Иерсиниозная инфекция
ИЕРСИНИОЗНАЯ ИНФЕКЦИЯ
Термином «иерсиниозные инфекции» объединены 2 острых инфекционных заболевания:
1. Псевдотуберкулез;
2. кишечный иерсиниоз.
Заболевания проявляются общей интоксикацией, нередко кожными проявлениями, поражением печени, селезенки, желудочно-кишечного тракта, суставов и других органов, и систем.
Между псевдотуберкулезом и кишечным иерсиниозом много сходства. Однако имеются и различия, что дает основание рассматривать псевдотуберкулез и кишечный иерсиниоз как самостоятельные нозологические формы.
ПСЕВДОТУБЕРКУЛЕЗ
Псевдотуберкулез — острое инфекционное заболевание из группы зоонозов с общей интоксикацией, лихорадкой, скарлатиноподобной сыпью, а также с поражением различных органов и систем.
Этиология. Возбудитель псевдотуберкулеза I. pseudotuberculosis — грамотрицательная палочка. Микроорганизм чувствителен к высыханию, воздействию солнечного света. При нагревании до 60 °С гибнет через 30 мин, при кипячении — через 10 с. Обычная дезинфекция (2% раствор хлорамина, растворы лизола, сулемы и др.) убивает возбудитель в течение 1 мин.
pseudotuberculosis — грамотрицательная палочка. Микроорганизм чувствителен к высыханию, воздействию солнечного света. При нагревании до 60 °С гибнет через 30 мин, при кипячении — через 10 с. Обычная дезинфекция (2% раствор хлорамина, растворы лизола, сулемы и др.) убивает возбудитель в течение 1 мин.
Отличительной особенностью возбудителя псевдотуберкулеза является способность расти при низких температурах (1-4 °С), оптимальная температура роста 22-28 °С.
Эпидемиология. Псевдотуберкулез регистрируется практически на всех административных территориях нашей страны. Болезнь относится к группе зоонозных инфекций. Источником инфекции являются дикие и домашние животные. Возбудитель обнаружен у 60 видов млекопитающих и у 29 видов птиц. Основной резервуар инфекции — мышевидные грызуны. Они инфицируют выделениями пищевые продукты, в которых при хранении в холодильниках и овощехранилищах происходят размножение и массовое накопление возбудителя. Допускается, что его резервуарами могут быть не только грызуны и другие животные, но и почва, где микроорганизм способен размножаться и длительно сохраняться. Его выделяют и из воды, воздуха, фуража, корнеплодов, овощей, молока, молочных продуктов, обнаруживают на таре, предметах кухонного инвентаря и др. Следовательно, возбудитель обитает в организме теплокровных животных и внешней среде.
Допускается, что его резервуарами могут быть не только грызуны и другие животные, но и почва, где микроорганизм способен размножаться и длительно сохраняться. Его выделяют и из воды, воздуха, фуража, корнеплодов, овощей, молока, молочных продуктов, обнаруживают на таре, предметах кухонного инвентаря и др. Следовательно, возбудитель обитает в организме теплокровных животных и внешней среде.
Это играет важную эпидемиологическую роль, так как позволяет проследить начальные пути заражения овощей и корнеплодов во время их выращивания на полях и огородах. В дальнейшем при хранении обсемененность увеличивается, чему способствует температура овощехранилищ (5-7 °С).
Микроорганизмы сохраняются в воде в течение 2-8 мес, в масле — 5 мес, сахаре — до 3 нед, хлебе — до 150 дней, молоке — 30 дней, в почве при благоприятных условиях — около года.
Заражение происходит алиментарным путем при употреблении инфицированной пищи (салаты, винегреты, фрукты, молочные продукты и др.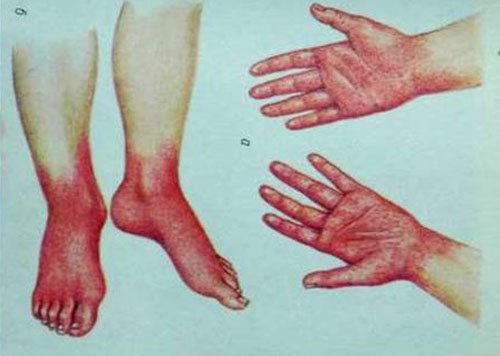 ) или воды, не подвергнутых термической обработке. Эпидемические вспышки различной интенсивности возникают в результате распространения возбудителя пищевым и водным путями, встречаются и спорадические случаи.
) или воды, не подвергнутых термической обработке. Эпидемические вспышки различной интенсивности возникают в результате распространения возбудителя пищевым и водным путями, встречаются и спорадические случаи.
К псевдотуберкулезу восприимчивы и дети, и взрослые. Дети до 6 мес практически не болеют, в возрасте от 7 мес до 1 года болеют редко, что можно объяснить особенностями их питания.
Заболевания регистрируются в течение всего года, максимум приходится на февраль — март по причине более широкого употребления в пищу овощей и фруктов, поступающих из овощехранилищ. Заразительность умеренная — 8-20 на 1000 детского населения.
Профилактика. Первое место в системе профилактических мер принадлежит борьбе с грызунами. Большое значение имеет правильное хранение овощей, фруктов и других продуктов питания, исключающее возможность их инфицирования.
Необходим строгий санитарный контроль за технологией приготовления пищи, особенно блюд, которые не подвергаются термической обработке (салаты, винегреты, фрукты и др. ), а также за водоснабжением в сельской местности.
), а также за водоснабжением в сельской местности.
Не допускать использование овощей старого урожая, в питании организованных коллективов без термической обработки после 01 марта.
Противоэпидемические мероприятия в очаге инфекции в целом такие же, как и при кишечных инфекциях:
Соблюдать правила личной гигиены: тщательно мыть руки перед приемом и раздачей пищи, после посещения туалета, улицы
Следить за чистотой рук у детей, научить их соблюдать правила личной гигиены
Употреблять для питья кипяченую или бутилированную воду
Выбирать безопасные продукты
Следить за сроками годности продуктов
Тщательно мыть овощи и фрукты перед употреблением под проточной, а для детей – кипяченой водой
Проводить тщательную термическую обработку необходимых продуктов
Употреблять пищу желательно сразу после её приготовления
Готовые продукты хранить на холоде, оберегая их от мух. Не оставлять готовые продукты при комнатной температуре более чем на 2 часа
Не оставлять готовые продукты при комнатной температуре более чем на 2 часа
Правильно хранить продукты в холодильнике: не допускать контакта между сырыми и готовыми продуктами (хранить в разной посуде)
Содержать кухню в чистоте
Не скапливать мусор
Выезжая на отдых, необходимо брать с собой запас чистой питьевой воды. Не употреблять воду из открытых источников
Купаться только в специально отведенных для этой цели местах. При купании в водоемах и бассейнах не допускать попадания воды в рот.
Меры общественной профилактики.
После госпитализации больного проводится заключительная дезинфекция. Специфическая профилактика не разработана.
КИШЕЧНЫЙ ИЕРСИНИОЗ
Кишечный иерсиниоз — острое инфекционное заболевание из группы антропозоонозов с симптомами интоксикации и преимущественным поражением желудочно-кишечного тракта, печени, суставов, реже других органов.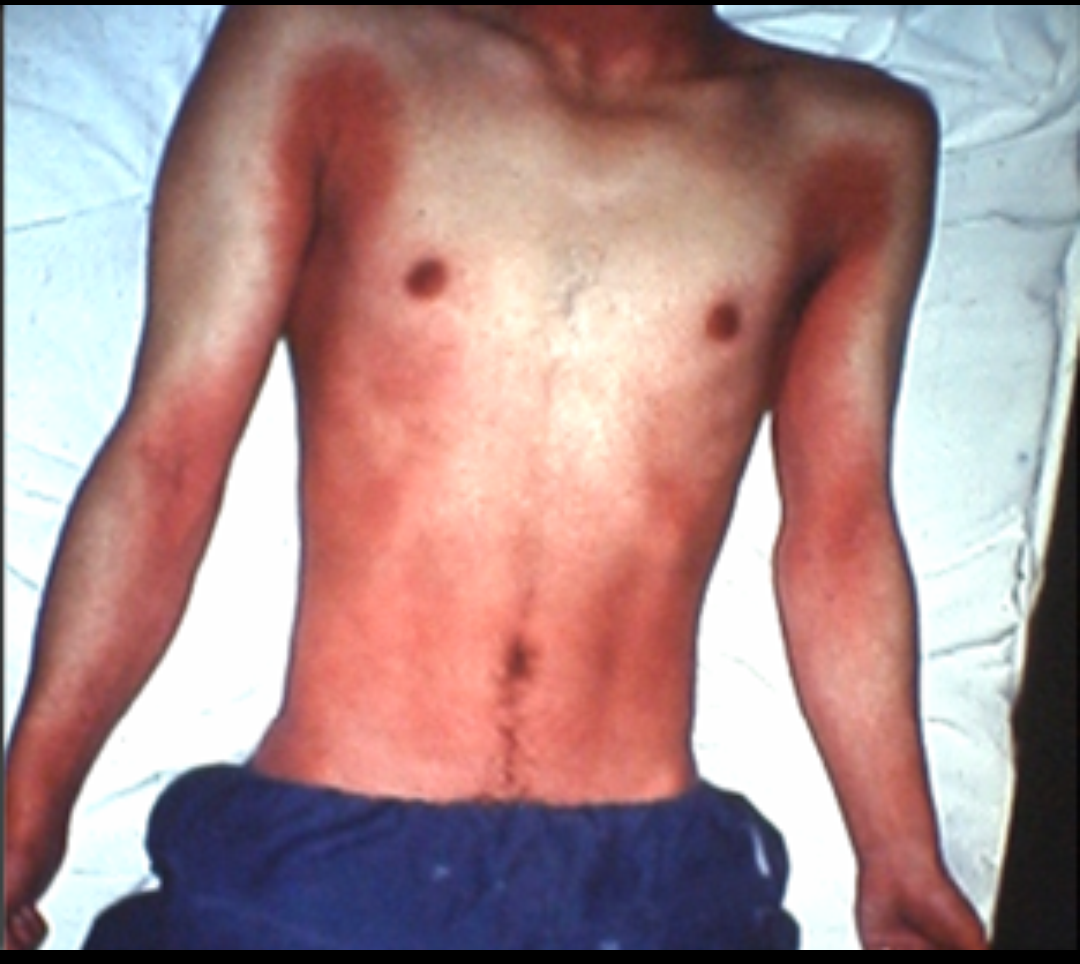
Этиология. Возбудитель кишечного иерсиниоза — короткая грамотрицательная палочка, чувствительная к действию физических и химических факторов.
Она хорошо переносит низкие температуры, сохраняя при этом способность к размножению. Возбудитель кишечного иерсиниоза
Эпидемиология. Возбудитель кишечного иерсиниоза широко распространен в природе. Особенно часто возбудитель обнаруживается у мышевидных грызунов, крупного рогатого скота, свиней, собак, кошек, выделяется из молочных продуктов, мороженого.
Источником инфекции являются человек и животные, больные или носители. Заражение человека происходит в основном через инфицированную пищу, а также контактным путем. Возбудитель передается от человека человеку через руки, посуду, предметы ухода.
В детских организованных коллективах встречаются вспышки заболеваний, обусловленные единым источником питания. Отмечаются семейные и внутригоспитальные вспышки, при которых наиболее вероятным источником инфекции является больной в остром периоде или реконвалесцент.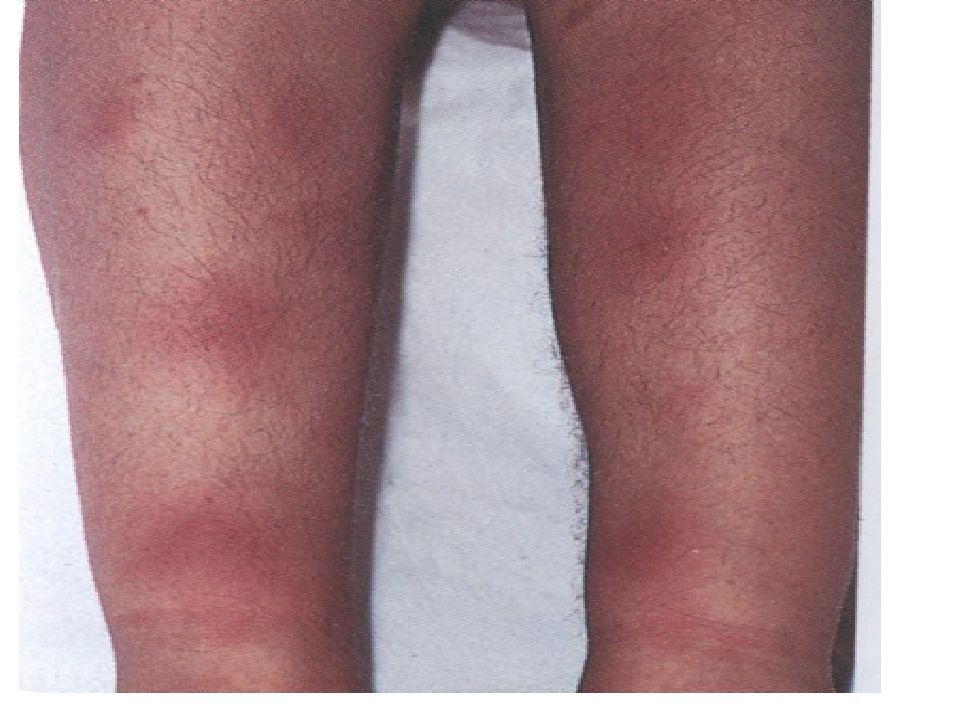 Интервал между отдельными заболеваниями во время таких вспышек составляет от нескольких дней до 3 нед.
Интервал между отдельными заболеваниями во время таких вспышек составляет от нескольких дней до 3 нед.
Профилактика кишечного иерсиниоза такая же, как и кишечных инфекций другой этиологии. Не меньшее значение имеют и те профилактические мероприятия, которые проводятся при псевдотуберкулезе.
Симптомы иерсиниоза | Компетентно о здоровье на iLive
Иерсиниоз имеет инкубационный период, который длится от 15 ч до 6 сут, чаще 2-3 дня, после чего появляются типичные симптомы иерсиниоза.
Разнообразные симптомы иерсиниоза не позволяют разработать общепринятую классификацию данного заболевания. Как правило, используется клиническая классификация Н.Д. Ющука и соавт., в основу которой положен синдромальный принцип.
Клиническая классификация иерсиниоза
Форма заболевания | Клинический вариант | Степень тяжести | Характер течения |
Гастроинтестинальная | Гастроэнтерит, энтероколит, гастроэнтероколит | Лёгкая | Острое |
Абдоминальная | Мезентериальный лимфаденит, терминальный илеит острый аппендицит | Средняя | Затяжное |
Генерализованная | Смешанный, септический | Тяжелая | Хроническое |
Вторично-очаговая | Артрит(ы), узловая эритема, синдром Рейтера и др, |
В большинстве случаев иерсиниоза начинается с симптомов острого гастроэнтерита, а затем протекает либо как острая кишечная, либо как генерализованная инфекция. Для всех форм иерсиниоза характерны острое начало, лихорадка, симптомы интоксикации, боли в животе, расстройство стула, экзантема, миалгия, артралгия, лимфоаденопатия и склонность к волнообразному течению. Кроме манифестных форм встречаются стёртые, то есть, когда симптомы иерсиниоза практически отсутствуют. Течение болезни может быть острым (до 3 мес), затяжным (3-6 мес) и хроническим (свыше 6 мес).
Для всех форм иерсиниоза характерны острое начало, лихорадка, симптомы интоксикации, боли в животе, расстройство стула, экзантема, миалгия, артралгия, лимфоаденопатия и склонность к волнообразному течению. Кроме манифестных форм встречаются стёртые, то есть, когда симптомы иерсиниоза практически отсутствуют. Течение болезни может быть острым (до 3 мес), затяжным (3-6 мес) и хроническим (свыше 6 мес).
Гастроинтестинальная форма (гастроэнтерит, энтероколит, гастроэнтероколит) встречается наиболее часто. У большинства больных развивается гастро-энтеритический вариант иерсиниоза. Заболевание начинается остро, с симптомов поражения ЖКТ и симптомов интоксикации. Больных беспокоят следующие симптомы иерсиниоза: боли в животе различной интенсивности, постоянного или схваткообразного характера, локализующиеся в эпигастрии, вокруг пупка, реже в правой подвздошной области. Стул учащён, иногда с примесью слизи и крови. У части больных наблюдают катаральные и дизурические симптомы, экзантему. Характерны симптомы «перчаток» и «носков» . На 2-6-е сутки болезни преимущественно на кистях, ладонях, стопах, груди и бёдрах обнаруживают точечную, пятнисто-папулёзную или уртикарную сыпь, после которой появляется шелушение. Отмечают гиперемию или бледность кожи лица, склерит, гиперемию конъюнктив и слизистой оболочки полости рта, полиаденопатию. Язык на 5-6-й день становится «малиновым». При пальпации живота — локальная болезненность в правой подвздошной области, увеличение печени, реже — селезёнки. Температура нормализуется на 4-5-й день. Типичных изменений гемограммы нет.
Характерны симптомы «перчаток» и «носков» . На 2-6-е сутки болезни преимущественно на кистях, ладонях, стопах, груди и бёдрах обнаруживают точечную, пятнисто-папулёзную или уртикарную сыпь, после которой появляется шелушение. Отмечают гиперемию или бледность кожи лица, склерит, гиперемию конъюнктив и слизистой оболочки полости рта, полиаденопатию. Язык на 5-6-й день становится «малиновым». При пальпации живота — локальная болезненность в правой подвздошной области, увеличение печени, реже — селезёнки. Температура нормализуется на 4-5-й день. Типичных изменений гемограммы нет.
Иерсиниоз чаще протекает в среднетяжёлой форме. Иногда единственный клинический симптом болезни — диарея. Выздоровление наступает в большинстве случаев через 1-2 нед. Возможны волнообразное течение, рецидивы и обострения.
Абдоминальная форма иерсиниоза развивается у 3,5-10% больных (мезентериальный лимфаденит, терминальный илеит, острый аппендицит). Наиболее частый вариант — острый аппендицит. Начало болезни сходно с гастроинтестинальной формой. Однако через 1-3 дня появляются (или усиливаются) боли в правой подвздошной области или вокруг пупка. Заболевание может начинаться с интенсивных болей в животе. Аппендикулярные симптомы иерсиниоза сопровождаются лихорадкой и лейкоцитозом. Формы аппендицита: катаральный, флегмонозный или гангренозный.
Однако через 1-3 дня появляются (или усиливаются) боли в правой подвздошной области или вокруг пупка. Заболевание может начинаться с интенсивных болей в животе. Аппендикулярные симптомы иерсиниоза сопровождаются лихорадкой и лейкоцитозом. Формы аппендицита: катаральный, флегмонозный или гангренозный.
Мезентериальный лимфаденит может развиться при любой форме иерсиниоза, однако его симптомы преобладают при абдоминальной форме. Больных беспокоят нерезкие боли в правой подвздошной области, возникающие на 2-4-й день на фоне лихорадки и диареи и сохраняющиеся до 2 мес. Иногда справа от пупка удаётся пропальпировать болезненные мезентериальные лимфатические узлы.
Для терминального илеита характерны лихорадка, постоянная ноющая боль в правой подвздошной области и явления энтероколита. При лапароскопии в правом нижнем квадранте живота обнаруживают воспалённый и отёчный дистальный отдел подвздошной кишки с брыжеечным аденитом. Обычно явления терминального илеита исчезают через 2-6 нед. Прогноз благоприятный.
Прогноз благоприятный.
У больных с абдоминальной формой возможны экзантема, артралгия и миалгия, шелушение кожи ладоней, пальцев рук и стоп, полиаденопатия, гепато- и гепатоспленомегалия.
Абдоминальная форма может осложниться перитонитом, стенозом терминального отдела подвздошной кишки и спаечной болезнью. Возможно длительное течение (несколько месяцев и даже лет) с рецидивами и обострениями.
Генерализованная форма иерсиниоза может протекать по смешанному или септическому варианту. Наиболее яркие симптомы иерсиниоза наблюдаются при смешанном варианте. Характерно выраженное поражение различных органов и систем. Чаще всего заболевание начинается остро. Развиваются лихорадка и симптомы интоксикации в сочетании с катаральными явлениями. Затем появляются тупые боли в эпигастрии и вокруг пупка, тошнота. Стул становится кашицеобразным или жидким, без патологических примесей; возможна рвота. Лихорадочный период обычно длится не более 2 нед. Полиморфная сыпь появляется на 2-3-й день болезни и сохраняется в течение 3-6 дней, возможны подсыпания и зуд. Со второй недели течения патологического процесса на месте сыпи появляется шелушение. Артралгия возникает обычно на первой неделе, боли различные по интенсивности и продолжительности, носят волнообразный характер. Поражаются крупные (коленные, плечевые, голеностопные) и мелкие (лучезапястные, фаланговые) суставы. У части больных процесс сопровождается воспалением подошвенного и/или подпяточного апоневроза. Артрит развивается редко. На рентгенограмме изменений в суставах, как правило, нет. Характерны симптомы «капюшона», «перчаток» и «носков». тонзиллит, конъюнктивит и склерит. Возможна неяркая желтуха. В лёгких могут выслушиваться сухие хрипы. При пальпации живота часто определяется болезненность в правом подреберье, правой подвздошной области и книзу от пупка. Часто бывают полиаденопатия, гепатомегалия, реже — спленомегалия.
Со второй недели течения патологического процесса на месте сыпи появляется шелушение. Артралгия возникает обычно на первой неделе, боли различные по интенсивности и продолжительности, носят волнообразный характер. Поражаются крупные (коленные, плечевые, голеностопные) и мелкие (лучезапястные, фаланговые) суставы. У части больных процесс сопровождается воспалением подошвенного и/или подпяточного апоневроза. Артрит развивается редко. На рентгенограмме изменений в суставах, как правило, нет. Характерны симптомы «капюшона», «перчаток» и «носков». тонзиллит, конъюнктивит и склерит. Возможна неяркая желтуха. В лёгких могут выслушиваться сухие хрипы. При пальпации живота часто определяется болезненность в правом подреберье, правой подвздошной области и книзу от пупка. Часто бывают полиаденопатия, гепатомегалия, реже — спленомегалия.
При длительном течении генерализованной формы возможны колющая боль в области сердца, сердцебиение, тахикардия (даже при нормальной температуре). Пульс и артериальное давление лабильные. На ЭКГ — признаки инфекционной кардиопатии или миокардита. Возможно развитие специфической мелкоочаговой пневмонии, увеита, иридоциклита и усиление симптомов поражения ЦНС (головокружение, нарушение сна, вялость, адинамия, негативизм). В редких случаях обнаруживают менингеальный синдром. Некоторые больные жалуются на рези при мочеиспускании.
На ЭКГ — признаки инфекционной кардиопатии или миокардита. Возможно развитие специфической мелкоочаговой пневмонии, увеита, иридоциклита и усиление симптомов поражения ЦНС (головокружение, нарушение сна, вялость, адинамия, негативизм). В редких случаях обнаруживают менингеальный синдром. Некоторые больные жалуются на рези при мочеиспускании.
Течение заболевания в большинстве случаев благоприятное. Наблюдают рецидивы и обострения, протекающие легче, чем первая волна болезни, преобладают симптомы иерсиниоза с локальными поражениями: артралгии (артрит) и боли в животе.
Период реконвалесценции обычно длительный. Вначале нарастают астеновегетативные расстройства. При генерализованной форме возможны развитие иерсиниозного миокардита, гепатита, пиелонефрита, менингита (менингоэнцефалита) и поражение нервной системы (синдром вегетативной дисфункции), характеризующиеся доброкачественным течением и благоприятным исходом.
Септический вариант генерализованной формы встречается редко и, как правило, у лиц с тяжёлыми сопутствующими заболеваниями и иммунодефицитными состояниями. Течение не отличается от течения при сепсисе другой этиологии. Летальность, достигающая 60%, обусловлена ИТШ, диффузным илеитом с перфорацией кишечника, перитонитом. Период реконвалесценции длительный.
Течение не отличается от течения при сепсисе другой этиологии. Летальность, достигающая 60%, обусловлена ИТШ, диффузным илеитом с перфорацией кишечника, перитонитом. Период реконвалесценции длительный.
Вторично-очаговая форма может развиться после любой другой формы иерсиниоза. Предшествующее ей заболевание либо протекает субклинически, либо первые проявления и возникшие затем очаговые поражения отделены друг от друга длительным периодом (до нескольких лет), в течение которого самочувствие пациента остаётся удовлетворительным. В этих случаях первые симптомы иерсиниоза — поражение какого-либо одного органа (сердце, печень и др.).
Симптомы иерсиниоза вторично-очаговой формы — артрит, синдром Рейтера, узловатая эритема, затяжной или хронический энтероколит, шейный лимфаденит, офтальмит. конъюнктивит и остеит. Наиболее частый вариант — артритический, отличающийся от смешанного варианта генерализованной формы более интенсивными и продолжительными артралгиями (артритами), которым в большинстве случаев предшествуют диспепсические явления и симптомы интоксикации. У большинства больных развивается полиартрит. Чаще поражаются межфаланговые, лучезапястные, межпозвоночные, лопаточно-ключичные и тазобедренные, при моноартрите — коленный, голеностопный или локтевой суставы. Характерно асимметричное поражение суставов нижних конечностей и односторонний сакроилеит. В гемограмме — эозинофилия и увеличение СОЭ. Иерсиниозный артрит часто сочетается с кардитом.
У большинства больных развивается полиартрит. Чаще поражаются межфаланговые, лучезапястные, межпозвоночные, лопаточно-ключичные и тазобедренные, при моноартрите — коленный, голеностопный или локтевой суставы. Характерно асимметричное поражение суставов нижних конечностей и односторонний сакроилеит. В гемограмме — эозинофилия и увеличение СОЭ. Иерсиниозный артрит часто сочетается с кардитом.
У большинства больных со вторично-очаговой формой иерсиниоза развиваются трудно поддающиеся купированию астенические и вегетоневротические реакции.
Иерсиниозный гепатит | Компетентно о здоровье на iLive
Диагностика иерсиниозного гепатита
Диагностика иерсиниозов, особенно на догоспитальном этапе, всегда затруднительна, как у взрослых., так и у детей. По данным Н.П. Куприной и соавт. (2002). лишь у 1/3 больных детей диагноз иерсиниоза ставился и начале заболевания. У взрослых больных диагноз иерсиниоза, поставленный на догоспитальном этапе, совпадает с заключительным лишь в 26,4% случаев.
Трудности при диагностике иерсиниоза возникают в связи с клиническим разнообразием картины болезни. В случаях синдрома гепатита как ведущего диагноз иерсиниоза ставится крайне редко.
Лабораторная диагностика в виде бактериологического и серологического исследования имеет большое значение для постановки диагноза иерсиниоза. Бактериологическое исследование испражнений, мочи, крови и других биологических субстратов в настоящее время недостаточно информативно.
По данным Г.Я. Ценсвой с соавт. (1997), результативность бактериологическою исследования при вспышечной заболеваемости на 5-й день от начала болезни не превышает 67%, на 10-й день — 36,7, на 15-й день — 45, а при спорадических случаях — 3-25%.
Серологические методы делятся на две группы; методы, основанные на определении в сыворотке крови антител к возбудителю, и способы выявления непосредственно бактериальных антигенов в различных биологических субстратах (кровь, моча, копрофильтрат, слюна).
Для определения антител к иерсиниям ставят реакцию агглютинации и РИГА с коммерческими эритроцитарными диагностикумами.
При псевдотуберкулезе специфические агглютинины появляются на 1-й неделе болезни, но нарастают к периоду реконвалесценнии. Например, на 1-й неделе заболевания антитела выявляются только у 30% больных в титрах 1:100, а на 2-й, 3-й, 4-й и 5-й неделе они обнаруживаются у 65,7; 65,9; 70 и 69,8% соответственно, при увеличении титров в 2 раза и более, по сравнению с первоначальными.
По данным Н.П, Куприной с соавт. (2000), отчетливое нарастание титров специфических антител при иерсиниозах наблюдается на 3-4-й неделе заболевания, при этом титры антител достигают 1:800-1:1200. Однако у 30% больных диагноз иерсиниоза ставился только на основании клинико-эпидемиологических данных, так как результаты серологических исследований были отрицательным и.
Среди наблюдавшихся нами 5 больных иерсиниозным гепатитом специфические антитела были обнаружены у 10 в титрах от 1:100 до 1:800, как правило, на 3-5-й нед болезни
У взрослых больных с кишечным иерсиниозом при генерализованных формах болезни обнаруживают специфические антитела в высоких титрах — до 1:6400.
Выявление антигенов иерсиний наиболее результативно в копрофильтратах на 1-й неделе болезни. Например, антигены к иерсиниям обнаруживаются в этом периоде в копрофильтрагах в 40-80% случаев, а при кишечном иерсиниозе частота выявления антигена возбудителя составляет 31-51,6%.
Иерсиниозы, в силу их клинического полиморфизма, приходится дифференцировать со многими инфекционными заболеваниями. Например, проводится дифференциальная диагностика с ОРВИ, острыми кишечными инфекциями, инфекционным мононуклеозом, скарлатиной, краснухой, цитомегаловирусной, септическими и тифоподобными инфекциями. При манифестации преимущественно синдрома гепатита возникает необходимость исключения вирусных гепатитов. Решающее значение придается отрицательным результатам серологического анализа на маркеры вирусов гепатита.
Вместе с тем известно, что иерсиниозы могут сочетанно, как микс-инфекция, протекать с вирусными гепатитами А, В, С, в том числе с хроническими вирусными гепатитами. При разграничении иерсиниозного гепатита и вирусных гепатитов в клиническом плане имеют значение длительный период субфебрилитета и фебрилитета при иерсиниозах, наличие катаральных явлений в ротоглотке, увеличение нескольких групп лимфатических узлов, появление у части больных мелкоточечной или пятнисто-папулезной сыпи на коже с последующим шелушением, чего не наблюдается при вирусных гепатитах. Определенное значение имеет эпидемиологический анамнез в отношении употребления в пищу сырых овощей, молока и других молочных продуктов, особенно в случаях группового заболевания.
Определенное значение имеет эпидемиологический анамнез в отношении употребления в пищу сырых овощей, молока и других молочных продуктов, особенно в случаях группового заболевания.
[1], [2], [3], [4], [5], [6], [7], [8]
Иерсиниоз и псевдотуберкулез — симптомы болезни, профилактика и лечение Иерсиниоза и псевдотуберкулеза, причины заболевания и его диагностика на EUROLAB
Что такое Иерсиниоз и псевдотуберкулез —
Иерсиниоз и псевдотуберкулез — острые зоонозные инфекционные заболевания, характеризующиеся поражением ЖКТ в сочетании с разнообразной токсико-аллергической и полиочаговой симптоматикой.
Сходство этиологических характеристик, а также патогенеза, патологоанатомических изменений, эпидемиологии и клинических проявлений позволяет рассматривать псевдотуберкулёз и кишечный иерсиниоз как близкие друг другу кишечные инфекции.
Краткие исторические сведения
Возбудитель псевдотуберкулёза (Yersinia pseudotuberculosis) открыт Л. Малассе и В. Виньялем (1883), возбудитель кишечного иерсиниоза (Y. enterocolitica) — Д. Шляйфстейном и М. Колеманом (1939). Своё название бактерии получили в честь швейцарского бактериолога А. Иерсена, открывшего возбудителя чумы (1894). Все упомянутые бактерии вошли в состав рода Yersinia семейства Enterobacteriaceae постановлением Международного комитета по систематике бактерий (1972).
Малассе и В. Виньялем (1883), возбудитель кишечного иерсиниоза (Y. enterocolitica) — Д. Шляйфстейном и М. Колеманом (1939). Своё название бактерии получили в честь швейцарского бактериолога А. Иерсена, открывшего возбудителя чумы (1894). Все упомянутые бактерии вошли в состав рода Yersinia семейства Enterobacteriaceae постановлением Международного комитета по систематике бактерий (1972).
Первые случаи псевдотуберкулёза у человека в виде абсцедирующих мезаденитов описали В. Массхоф и В. Кнапп (1953). В 1959 г. на Дальнем Востоке СССР наблюдали эпидемию псевдотуберкулёза, получившего в то время название дальневосточной скарлатиноподобной лихорадки. Позднее В.А. Знаменский и А.К. Вишняков из фекалий больных дальневосточной скарлатиноподобной лихорадкой выделили палочки псевдотуберкулёза (1965). Этиологическую роль возбудителя в возникновении дальневосточной скарлатиноподобной лихорадки доказал В.А. Знаменский в опыте по самозаражению.
Первые заболевания людей, вызванные Y. enterocolitica, зарегистрированы в 1962-1963 гг. во Франции, Бельгии, а также Швеции и других скандинавских странах.
enterocolitica, зарегистрированы в 1962-1963 гг. во Франции, Бельгии, а также Швеции и других скандинавских странах.
Что провоцирует / Причины Иерсиниоза и псевдотуберкулеза:
Y. pseudotuberculosis и Y. enterocolitica — подвижные (перитрихи) грамотрииательные факультативно-анаэробные споронеобразующие палочки рода Yersinia семейства Enterobacteriaceae. Неприхотливы к питательным средам. Оптимальная температура для роста — 22-28 °С, также могут размножаться в пределах 2-40 «С, что позволяет отнести их к психрофильным бактериям. В холодильниках (при 4-6 °С) бактерии способны длительно сохраняться и размножаться на пищевых продуктах. Весьма устойчивы к замораживанию и оттаиванию, способны длительно существовать в почве и воде. Эти свойства имеют большое эпидемиологическое значение. Вместе с тем иерсинии чувствительны к воздействию солнечных лучей, высыханию, кипячению, действию обычных дезинфектантов. Патогенные свойства иерсинии связаны с их основными токсинами — энтеротоксином, эндотоксином (ЛПС-комплексом), цитотоксинами. Энтеротоксин Y. enterocolitica играет ведущую роль в развитии выраженной диареи; энтеротоксин Y. pseudotuberculosis имеет меньшее патогенетическое значение. Последнее связано с тем, что патогенность Y. pseudotuberculosis определяет в первую очередь инвазивная активность. С этим обстоятельством, в частности, во многом связаны частые случаи генерализации инфекции и трудности выделения Y. pseudotuberculosis из кишечника. В противоположность этому, у Y. enterocolitica инвазивность за небольшим исключением (серовар 09) не выражена.
Энтеротоксин Y. enterocolitica играет ведущую роль в развитии выраженной диареи; энтеротоксин Y. pseudotuberculosis имеет меньшее патогенетическое значение. Последнее связано с тем, что патогенность Y. pseudotuberculosis определяет в первую очередь инвазивная активность. С этим обстоятельством, в частности, во многом связаны частые случаи генерализации инфекции и трудности выделения Y. pseudotuberculosis из кишечника. В противоположность этому, у Y. enterocolitica инвазивность за небольшим исключением (серовар 09) не выражена.
Бактерии имеют жгутиковые (Н-), соматические (0-) антигены, а также антиген вирулентности (V- и W-), расположенные на наружной мембране. По структуре О-антиген Y. pseudotuberculosis разделяют на 8 сероваров; большинство штаммов (60-90%) принадлежит к первому серовару. По структуре О-антиген у Y. enterocolitica выделяют более 50 сероваров; большинство известных изолятов принадлежит к сероварам 03 (15-60%), часть — к 05,27 (10-50%), 07,8 (5-10%) и 09 (1-30%). Неоднородность О-антиген иерсиний определяет их внутривидовые и общие для энтеробактерий антигенные связи с чумной палочкой, а также с сальмонеллами, бруцеллами, шигеллами, холерным вибрионом, протеями, гафниями. Важную патогенетическую роль играют антигенные связи иерсиний с некоторыми тканевыми антигенами человека (щитовидная железа, синовиальные оболочки суставов, эритроциты, печень, почки, селезёнка, лимфатические узлы, толстая кишка, червеобразный отросток, вилочковая железа).
Важную патогенетическую роль играют антигенные связи иерсиний с некоторыми тканевыми антигенами человека (щитовидная железа, синовиальные оболочки суставов, эритроциты, печень, почки, селезёнка, лимфатические узлы, толстая кишка, червеобразный отросток, вилочковая железа).
Эпидемиология
Резервуар и источники инфекции — различные животные, главным образом свиньи, крупный и мелкий рогатый скот, собаки, грызуны и др. Заражение от людей происходит редко и только Y. enterocolitica; при псевдотуберкулёзе, как полагают, больной человек не опасен для окружающих. К возбудителям восприимчивы различные сельскохозяйственные, а также домашние животные. Основной резервуар возбудителя и источник заболеваний человека — синантропные и другие грызуны. Они высоко восприимчивы к иерсиниям, распространены практически повсеместно, всегда имеют возможность инфицировать своими выделениями продукты питания, воду и почву, где возбудитель не только сохраняется длительное время, но и при определённых условиях размножается. В популяции мышевидных грызунов реализуется алиментарный путь передачи возбудителя. В местах обитания этих животных в определённых биотопах формируются природные очаги.
В популяции мышевидных грызунов реализуется алиментарный путь передачи возбудителя. В местах обитания этих животных в определённых биотопах формируются природные очаги.
Возбудитель псевдотуберкулёза относится к факультативным паразитам, способным обитать и размножаться как в организме теплокровных животных и человека, так и в объектах окружающей среды — почве, воде, растительных субстратах. Поэтому важным резервуаром Y. pseudotuberculosis также может являться почва. Роль грызунов в распространении псевдотуберкулёза незначительна.
Механизм передачи — фекально-оральный, ведущий путь передачи — пищевой. Передача возбудителей реализуется при употреблении сырых либо неправильно термически обработанных мясных, молочных и овощных продуктов, в том числе хранившихся в холодильнике. Неприхотливость иерсиний к условиям обитания и способность размножаться при низких температурах способствуют накоплению их в продуктах животного и растительного происхождения. Эпидемиологическое обследование большого числа вспышек псевдотуберкулёза позволило установить, что из всех пищевых продуктов наибольшее значение имеют овощи и корнеплоды, затем молочные продукты (творог, сыр) и в значительно меньшей степени фрукты (сухофрукты), хлебобулочные и кондитерские изделия. Наибольшее количество вспышек псевдотуберкулёза произошло после употребления в пищу свежей капусты, моркови, зелёного лука, длительное время хранившихся в овоще-хранилищах. Низкая температура, высокая влажность в овощехранилищах являются оптимальными условиями для размножения иерсиний.
Наибольшее количество вспышек псевдотуберкулёза произошло после употребления в пищу свежей капусты, моркови, зелёного лука, длительное время хранившихся в овоще-хранилищах. Низкая температура, высокая влажность в овощехранилищах являются оптимальными условиями для размножения иерсиний.
Определённая роль в этом принадлежит различным объектам внешней среды — инвентарю, таре, различным ёмкостям и контейнерам, обсеменённость которых всегда имеет место. В некоторых овощехранилищах в апреле-мае иерсиний выявляют в 40-50% проб с различных овощей и фруктов; а с моркови, капусты и лука — в 100% случаев. Помимо овощехранилищ определённая роль принадлежит теплицам, в которых выращиваются зелень, огурцы, помидоры, зелёный лук. Второе место занимает водный путь передачи. Он обычно реализуется при употреблении воды из открытых водоёмов, инфицированной испражнениями животных. Не исключён и контактно-бытовой путь передачи. Описаны семейные и внутрибольничные вспышки иерсиниоза, при которых источником бактерий являлись больные взрослые, обслуживающий персонал больницы или ухаживающие за детьми родители.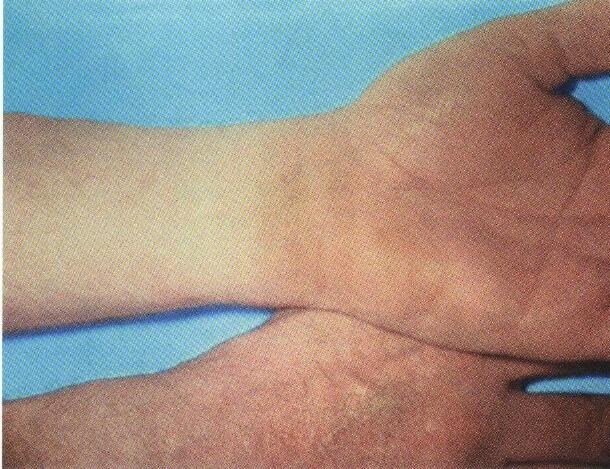 В единичных случаях отмечали заболевания, связанные с переливанием крови (при иерсиниозе) и применением диагностической аппаратуры (при псевдотуберкулёзе).
В единичных случаях отмечали заболевания, связанные с переливанием крови (при иерсиниозе) и применением диагностической аппаратуры (при псевдотуберкулёзе).
Естественная восприимчивость людей невелика. У практически здоровых лиц инфекционный процесс часто протекает бессимптомно. Манифестные и тяжёлые формы возникают в основном у детей с преморбидным фоном, ослабленных, на фоне различных нарушений иммунного статуса.
Основные эпидемиологические признаки. Инфекции регистрируют повсеместно; заболеваемость имеет тенденцию к дальнейшему росту, носит как спорадический, так и характер вспышки. Рост заболеваемости в развитых странах связан с нарушением экологического равновесия в природе, увеличением численности грызунов, ускорением урбанизации, созданием больших складов продуктов, особенно овощехранилищ, нарушением санитарно-гигиенических норм хранения продуктов питания, обеспеченностью населения холодильниками, возрастанием доли общественного питания в городах..jpg)
Вспышки псевдотуберкулёза возникают в ДДУ и школах, особенно в загородных детских коллективах, значительно реже на предприятиях или в учебных заведениях, имеющих общественные столовые. В последние годы стала преобладать спорадическая заболеваемость. Вспышки псевдотуберкулёза бывают распространёнными, когда заболеваемость диффузно поражает население всего города или населённого пункта, и локальными, при которых заболеваемость ограничивается одним коллективом. Указанное определяется местом инфицирования поступающих пищевых продуктов: в первом случае — овощехранилище или центральные холодильники, в другом — пищеблок одного учреждения. При псевдотуберкулёзе основную роль в заболеваемости людей играют сырые овощи, особенно приготовленные из них салаты при несоблюдении санитарных правил работы, технологии приготовления и хранения готовых продуктов. В редких случаях фактором передачи могут быть квашеная капуста и соленые огурцы, а также вторично инфицированные любые пищевые продукты (компоты, молоко, сыр, сливочное масло). Имеют место вспышки, связанные с сухарями, печеньем и другими хлебобулочными изделиями, загрязнёнными выделениями грызунов.
Имеют место вспышки, связанные с сухарями, печеньем и другими хлебобулочными изделиями, загрязнёнными выделениями грызунов.
При иерсиниозе вспышки возникают редко. Имеют место смешанные (псевдотуберкулёз — иерсиниоз) вспышки, в большинстве связанные с употреблением в пищу инфицированных овощей. Возможны внутрибольничные инфекциис длительным и вялым течением и внутрисемейные случаи иерсиниоза, обычно ограничивающиеся детьми и ухаживающими за ними родственниками. Заболеваемость регистрируют круглый год, отмечая некоторое увеличение в октябре-ноябре. В последние годы обе инфекции приобрели сходную характеристику сезонности. Обладая значительной устойчивостью к физическим и химическим факторам, широким диапазоном адаптационных свойств, а также психрофильностью, возбудители иерсиниоза и псевдотуберкулёза способны длительно сохраняться в различных продуктах (молоке, молочных и мясных продуктах) или находиться на поверхности овощей, фруктов, зелени, хлебобулочных изделий и т.д. Особенностью иерсиниоза, в отличие от псевдотуберкулёза, является его «скрытый» характер с наличием большого числа неманифестных форм и выраженным профессиональным характером инфицирования.
Псевдотуберкулёз регистрируют во всех возрастных группах, однако в меньшей степени им заболевают дети до 2 лет и взрослые старше 50 лет, что объясняется их меньшей связью с общественным питанием. В то же время иерсиниоз чаще встречают среди детей от 1 года до 4 лет. Заражение их происходит от больных иерсиниозом, и возможно, носителей, ухаживающих за ними. При псевдотуберкулёзе маленькие дети могут заболеть при включении в прикорм овощей и фруктов (соков).
Патогенез (что происходит?) во время Иерсиниоза и псевдотуберкулеза:
В большинстве случаев заражение возможно лишь при превышении определённой концентрации бактерий в пищевом продукте или воде. При высокой заражающей дозе на слизистых оболочках ротоглотки развивается катаральный процесс. Известную роль играют кислотный барьер желудка и развитие в нём катарально-эрозивных изменений.
В местах основной локализации возбудителей (дистальные отделы подвздошной кишки, слепая кишка и начало толстой кишки) развиваются воспалительные изменения в кишечнике катарального, катарально-геморрагического и даже язвенно-некротического характера. Под влиянием энтеротоксина иерсиний возникает секреторная диарея, связанная с активацией аденилатциклазной системы в эпителии кишечника и накоплением циклических нуклеотидов. В развитии секреторного процесса известную роль играют простагландины. Всасывание в кровь эндотоксина возбудителей обусловливает синдром интоксикации.
Под влиянием энтеротоксина иерсиний возникает секреторная диарея, связанная с активацией аденилатциклазной системы в эпителии кишечника и накоплением циклических нуклеотидов. В развитии секреторного процесса известную роль играют простагландины. Всасывание в кровь эндотоксина возбудителей обусловливает синдром интоксикации.
Таким образом, возникновение диареи, болей в животе, диспептических расстройств и общетоксического синдрома связано в первую очередь с энтеротоксигенными свойствами штаммов (они выражены, например, у сероваров 03, 05,27, 07,8 Y. enterocolitica) и развитием эндотоксинемии. В таких случаях иерсиниозы протекают в виде локализованной гастроинтестинальной формы.
В развитии генерализации инфекции, как правило, играют роль штаммы Y. enterocolitica серовара 09 и, особенно, Y. pseudotuberculosis, обладающие солидным инвазивным потенциалом. Последний обусловлен способностью к синтезу инвазинов, цитотоксинов, гиалуронидазы и нейраминидазы. Иерсиний проникают в энтероциты, далее в слизистый и подслизистый слои кишки, лимфоидные образования кишечной стенки, регионарные мезентериальные лимфатические узлы, аппендикс. В поражённых органах и тканях развиваются изменения воспалительного характера. Характерны гиперемия и гиперплазия мезентериальных лимфатических узлов с развитием микроабсцессов. На уровне подслизистого слоя кишечника иерсинии вступают во взаимодействие с макрофагами, неспособными к их внутриклеточному киллингу. Вследствие этого бактерии накапливаются в них, стимулируя развитие лейкоцитарной инфильтрации. Размножение в эпителиоцитах и макрофагах сопровождается распадом заражённых клеток. Развиваются эрозии и язвы, микроабсцессы в мезентериальных лимфатических узлах.
В поражённых органах и тканях развиваются изменения воспалительного характера. Характерны гиперемия и гиперплазия мезентериальных лимфатических узлов с развитием микроабсцессов. На уровне подслизистого слоя кишечника иерсинии вступают во взаимодействие с макрофагами, неспособными к их внутриклеточному киллингу. Вследствие этого бактерии накапливаются в них, стимулируя развитие лейкоцитарной инфильтрации. Размножение в эпителиоцитах и макрофагах сопровождается распадом заражённых клеток. Развиваются эрозии и язвы, микроабсцессы в мезентериальных лимфатических узлах.
Патогенез иерсиниозов
Инвазивные штаммы иерсинии проникают в кровь, приводя к бактериемии, токсинемии и развитию гепатолиенального синдрома. Паренхиматозная диффузия бактерий обусловливает поражение многих органов и систем с формированием мелких некротических очагов или микроабсцессов, а также изменений дистрофического характера. В клиническом аспекте эти механизмы соответствуют развитию генерализованной формы инфекции с органными поражениями воспалительного и (крайне редко) септического характера.
В патогенезе иерсиниозов помимо инфекционно-токсических важную роль играют и аллергические компоненты. Развиваются аллергические реакции замедленного и немедленного типов, освобождаются биологически активные вещества.
Поскольку иерсинии отличает антигенное сходство с антигенами соединительной ткани человеческого организма (интерстиция миокарда, синовиальных оболочек суставов, эндотелия кишечника и других органов), в ходе инфекционного процесса происходит образование и накопление аутоантитела, их фиксация интерстициальными клетками и формирование аутоиммунных комплексов. Они оказывают повреждающее воздействие на многие органы и ткани. В клинической картине формируются вторично-очаговые органные нарушения иммунопатологического генеза. Они лежат в основе вторично-очаговой клинической формы иерсиниозов, а также благоприятствуют развитию в дальнейшем системных заболеваний соединительной ткани — красной волчанки, ревматоидного артрита, узелкового периартериита и др.
Для иерсиниозов характерно развитие рецидивирующих форм и хронической инфекции. Патогенетические механизмы этих состояний до конца не изучены. Они связаны со способностью возбудителей к внутриклеточному паразитированию в виде L-форм, с незавершённостью фагоцитоза, индивидуальными особенностями клеточных и гуморальных иммунных реакций, в частности с формированием аутоиммунных реакций у лиц с определённым набором тканевых антигенов (HLA В 27).
Параллельно с развитием инфекционного процесса с самого начала проявляются защитные неспецифические, а затем и иммунные реакции. При иерсиниозах (в большей степени при псевдотуберкулёзе) отмечают транзиторную недостаточность защитных реакций человека как на уровне специфических, так и неспецифических факторов (синтез AT IgM и IgG, опсоно-фагоцитарная активность, бактериолиз и др.).
Установлены дефекты фагоцитарных потенций полиморфноядерных лейкоцитов: снижение активности нейтрофилов в остром периоде болезни и её нормализация на стадии реконвалесценции. Но при развитии так называемых вторично-очаговых форм активность нейтрофилов остаётся низкой.
Особенностью иерсинии, обладающих инвазивными свойствами (более всего они присущи так называемым «Холодовым» штаммам, выращенным при 4-12 °С), является внутриклеточное паразитирование, в частности в макрофагах, что во многом связано со снижением активности кислород-зависимого потенциала фагоцитов.
Также выявлены нарушения со стороны клеточного иммунитета: в острой стадии болезни отмечено снижение числа Т-лимфоцитов, некоторое увеличение В-лимфоцитов.; в период реконвалесценции эти изменения выравниваются. Однако при развитии вторично-очаговых форм этого выравнивания не происходит. Нельзя забывать и то, что определённый иммуносупрессивный эффект может быть связан и с назначением некоторых антибиотиков, например левомицетина. При иерсиниозах с массивной дозой инфекта выявлено истощение Т-независимой зоны лимфатических узлов и селезёнки, образование в них больших участков некроза. По-видимому, с этим связано угнетение синтеза IgM и IgG. Последнее в определённой степени может быть объяснено и естественной иммунологической толерантностью организма к некоторым бактериальным Аг вследствие их антигенной общности с тканевыми антигенами макроорганизма.
На основе изучения факторов неспецифической и специфической защиты при иерсиниозах в настоящее время уже разработан комплекс показателей, позволяющих на ранних сроках болезни прогнозировать её дальнейшее неблагоприятное течение: повышение содержания ЦИК, снижение показателей фагоцитарной функции моноцитов и нейтрофилов периферической крови, а также функциональной активности Т-лимфоцитов.
Наконец, имеются сообщения об образовании при иерсиниозах (при диссеминации возбудителя) иммунных комплексов, имеющих значение, в частности, в развитии почечной патологии, а также об определённой роли генетических факторов, например о связи тяжести болезни с группами крови.
Постинфекционный иммунитет при псевдотуберкулёзе стойкий, но типоспецифический.
Симптомы Иерсиниоза и псевдотуберкулеза:
Единой общепринятой клинической классификации иерсиниозов до сих пор не существует, хотя к этому и вынуждает многообразие форм и вариантов заболеваний.
Клиническая классификация иерсиниозов
Инкубационный период при псевдотуберкулёзе варьирует от 3 до 18 дней, при кишечном иерсиниозе — в пределах 1-6 сут. В клинических проявлениях иерсиниозов обычно наблюдают сочетание нескольких синдромов. Степень их выраженности неодинакова при разных формах и вариантах заболевания.
Общетоксический синдром. Проявляется наиболее часто. В начале болезни отмечают повышение температуры тела до 38-40 °С, озноб, головную боль, миалгии, общую слабость, снижение аппетита. Температурная реакция продолжается в течение 7-10 дней, а при генерализованной форме болезни — значительно дольше.
Диспептический синдром (боли в животе, тошнота, диарея, рвота). Чаще встречают при поражениях, вызванных Y. enterocolitica, что вместе с признаками токсикоза составляет клиническую основу гастроинтестинальной формы.
Катаральный синдром. Встречают наиболее часто при псевдотуберкулёзе (до 80% случаев). Характерны боли в горле, гиперемия слизистой оболочки ротоглотки, пятнистая энантема на слизистых.
Экзантематозный синдром. Чаще наблюдают при псевдотуберкулёзе. Проявляется пятнисто-папулёзной (мелкоточечной, крупнопятнистой, кольцевидной) сыпью на различных участках кожных покровов. Сыпь обычно появляется на 2-6-й день болезни. Наиболее характерно появление сыпи скарлатинозного мелкоточечного характера на лице и шее в виде «капюшона», дистальных отделах конечностей в виде «носков» и «перчаток». При кишечном иерсиниозе проявления экзантемы наблюдают реже.
Артралгический (артропатический) синдром. Отмечают боли в суставах кистей, стоп, коленных, локтевых и др. Характерные признаки — отёк и ограничение движений в суставах Наряду с выраженными проявлениями токсикоза и развитием гепатолиенального синдрома эти признаки иерсиниозов чаще встречают при генерализованных поражениях.
Гастроинтестинальная форма. Встречают наиболее часто (более 50% случаев) и клинически во многом напоминает другие острые кишечные инфекции, прежде всего сальмонеллёзы и пищевые токсикоинфекции. Диспептический синдром развивается более чем в половине случаев, при этом выраженность и длительность диареи более характерна для кишечного иерсиниоза. Интоксикация обычно возникает одновременно, но в 1/3 случаев может предшествовать развитию диспептического синдрома.
В 10-20% случаев в начале заболевания отмечают умеренные катаральные явления со стороны верхних дыхательных путей. В части случаев в динамике иерсиниозов возникают дизурические явления (15-17%), артралгии в разгар болезни и сыпь на коже на 2-6-й день от начала заболевания, жжение в ладонях и подошвах с их последующим крупнопластинчатым шелушением. При псевдотуберкулёзе, как уже указывалось выше, кардинальными признаками могут быть своеобразная скарлатиноподобная экзантема и «малиновый» язык. Сыпь более выражена на сгибательных поверхностях конечностей и в естественных складках кожи. Элементы сыпи исчезают в срок от нескольких часов до 3-4 сут и оставляют после себя мелкочешуйчатое или крупнопластинчатое (на ладонях и подошвах) шелушение.
Приблизительно у половины больных можно наблюдать небольшое увеличение печени и реакцию со стороны периферических лимфатических узлов. В отличие от сальмонеллёзов изолированные поражения желудка (острый гастрит) при иерсиниозах практически не отмечают.
При лёгком течении заболевания все клинические проявления могут исчезнуть за 2-3 дня, в тяжёлых случаях — длятся 2 нед и более. Заболевание приобретает волнообразное течение с высокой температурой тела и развитием признаков обезвоживания.
Такие варианты гастроинтестинальной формы, как острый аппендицит, терминальный илеит, могут разворачиваться либо как самостоятельный процесс, либо вслед за явлениями диареи. По клиническим признакам они практически не отличаются от острой хирургической патологии брюшной полости другой этиологии. При их констатации в случаях иерсиниозов обычно выявляют внеабдоминальную симптоматику: артралгии и миалгии, экзантемы, инъекцию сосудов склер, периферическую лимфаденопатию, гиперемию мягкого нёба, «малиновый» язык, увеличение печени. Заболевание заканчивается выздоровлением за 3-4 нед, однако иногда принимает длительное рецидивирующее течение.
Генерализованная форма. Отличается полисиндромностью проявлений. На фоне развития общетоксического синдрома с высокой лихорадкой часто отмечают выраженные артралгии, сковывающие движения больных (до 80% случаев), боли при глотании и катаральные изменения со стороны верхних дыхательных путей, экзантемы со 2-3-го дня болезни с поражением ладоней и подошв (до 90% случаев). Диспептический синдром может проявляться лишь в начале клинического процесса, но иногда сохраняется и в период разгара: боли в животе, чаще в правой подвздошной области, наблюдающиеся у половины больных, возникают, как правило, позже повышения температуры тела, приблизительно в 25% случаев возможны тошнота, рвота и неустойчивый стул.
В динамике заболевания развивается гепатолиенальный синдром, длительно сохраняется высокая лихорадка и усиливаются другие признаки интоксикации. Заболевание может принять волнообразное или рецидивирующее течение. Вышеописанная симптоматика характерна для смешанного варианта генерализованной формы.
При длительной бактериемии и полиорганной диссеминации возбудителей генерализованная форма инфекции клинически может проявиться гепатитом, пиелонефритом, мелкоочаговой пневмонией, изредка серозным менингитом и иерсиниозным сепсисом (менее 1% случаев). Указанные состояния развиваются на фоне стихающей или сохраняющейся вышеописанной симптоматики. Реактивный иерсиниозный гепатит отличается коротким (3-4 дня) преджелтушным периодом, развитием желтухи на высоте интоксикации, непродолжительностью желтухи и гепатомегалии, благоприятным в большинстве случаев течением с умеренно изменёнными показателями билирубина, аминотрансфераз, нормальной тимоловой пробой. В отличие от вирусных гепатитов в крови отмечают лейкоцитоз, увеличение СОЭ. Переход в хроническую форму при иерсиниозных гепатитах не наблюдается. Однако в редких случаях наблюдают развитие тяжёлого гепатита вплоть до образования абсцессов в печени (у детей, диабетиков, при анемиях, циррозах).
Вторично-очаговая форма. Может развиться после любой из вышеописанных форм, в своей основе имеет аутоиммунные реакции с бактериальными реактивными процессами. У отдельных больных начальный этап заболевания может протекать субклинически, но обычно эта форма развивается через 2-3 нед от начала болезни и позже. К общим чертам вариантов этой формы относят также волнообразное течение и частые вегетососудистые нарушения.
Наиболее частый вариант вторично-очаговой формы — артритический (иерсиниозный полиартрит) с поражением крупных и мелких суставов (кистей, стоп). Реже наблюдают моноартриты (20-25% случаев). Поражения суставов носят главным образом реактивный характер; из внутрисуставной жидкости бактерии выделяют редко. Артриты несимметричны, отёк в области суставов отмечают чаще, чем выраженную гиперемию кожи. Артриты сопровождаются интенсивными болями даже при малейших движениях. Нарастают лейкоцитоз и СОЭ, довольно часто выявляют эозинофилию. Поражения суставов могут сопровождаться развитием сакроилеитов и тендовагинитов. Длительность проявлений — от 1 нед до 2 лет (при затяжном или хроническом течении), чаще — 2-3 мес. Прогноз благоприятный.
У 10-20% больных развивается узловатая эритема. Образуются от нескольких до 20 подкожных узлов и более, больших, болезненных, ярких с типичной локализацией на голенях, бёдрах, ягодицах. Заболевание длится от нескольких дней до 2-3 нед, течение благоприятное.
Синдром Рейтера при иерсиниозах выражается в одновременном сочетании поражений глаз (конъюнктивит, склерит), уретры и суставов. Длительность проявлений миокардита может достигать нескольких месяцев, однако его течение доброкачественное, недостаточность кровообращения не развивается.
Хронический энтероколит как вариант вторично-очаговой формы иерсиниозов чаще развивается в проксимальном отделе кишечника; его развитию анамнестически предшествуют симптомы острых кишечных инфекций или генерализованной формы иерсиниоза. Проявления энтероколита могут сочетаться с артритами, экзантемой, катаральными явлениями со стороны верхних дыхательных путей, субфебрилитетом, астенией, вегетативно-невротическими реакциями и т.д.
В качестве редких вариантов заболеваний описаны изолированные шейные лимфадениты без предшествующей диареи и других клинических признаков иерсиниозов. Они протекают с болями, покраснением кожи, увеличением лимфатических узлов и нормальной или субфебрильной температурой тела. Редкими проявлениями иерсиниозов могут быть также пиодермиты, остеомиелиты, изъязвления и инфильтрация кожи.
Рецидивы и обострения
Встречают с частотой от 8 до 55%, переход в подострые и хронические формы — в 3-10% случаев. Ранние рецидивы наступают в начале 3-й недели заболевания, поэтому в стационаре часто предпочитают задерживать больных до 21-го дня от начала болезни. Причины рецидивов недостаточно изучены, возможно, определённую роль в их формировании играют короткие курсы лечения и ранняя выписка больных. По своим клиническим проявлениям рецидивы практически повторяют начальную симптоматику заболевания, но в стёртом варианте.
Осложнения
Многочисленны и включают: миокардиты, гепатиты, холециститы и холангиты, панкреатиты, аппендицит, спаечную кишечную непроходимость, перфорации кишечника, перитонит, очаговый гломерулонефрит, менингоэнцефалит и др. Учитывая современные патогенетические данные, в одной из последних клинических классификаций иерсиниозов многие из указанных осложнений представлены как отдельные варианты генерализованной, вторично-очаговой или гастроинтестинальной форм заболевания.
Исходы иерсиниозов обычно благоприятные, исключая септический вариант, приводящий к гибели до 50% пациентов. Продолжительность заболевания чаще всего не превышает 1,5 мес, однако наблюдают затяжное и рецидивирующее течение болезни длительностью до 3-6 мес и более. Описаны хронические заболевания опорно-двигательного аппарата и ЖКТ, этиологически связанные с иерсиниозами (чаще с псевдотуберкулёзом), которые можно расценивать как резидуальную фазу процесса. Возможно развитие хронических коллагенозов и аутоиммунных расстройств. Имеются исследования, подтверждающие участие иерсиний в развитии различных дисфункций щитовидной железы (диффузно-токсический зоб, тиреоидиты и др.).
Особенности клиники псевдотуберкулёза
Клинические проявления псевдотуберкулёза характеризуются большим разнообразием форм и вариантов. Чаще заболевание развивается по смешанному варианту генерализованной формы. Инкубационный период варьирует от 3 до 18 дней, чаще составляет 5-7 сут. Начало заболевания отличают общетоксические признаки, артралгии, боли в животе, иногда диспептические явления, катаральные симптомы со стороны верхних дыхательных путей, увеличение печени, возникновение в части случаев отёков лица, кистей, стоп. Через 5-7 дней наступает период разгара, длящийся от нескольких дней до 1 мес. В этот период развивается экзантема преимущественно скарлатиноподобного характера с локализацией в области лица, шеи и дистальных отделов конечностей, в том числе на ладонях и подошвах. Одновременно наблюдают абдоминальные, гепатитные, артралгические проявления. Как правило, проявления интоксикации доминируют над местными признаками заболевания. Одна из разновидностей высыпаний — узловатая эритема, чаще проявляющаяся при рецидивах болезни. При развитии артритического синдрома сглаженность контуров суставов и гиперемию кожи над ними отмечают редко. Период реконвалесценции затягивается до 1 мес и более. Поэтому заболевание разделяют на острый (до 1 мес), затяжной (от 1 до 3 мес) и хронический (более 3 мес) псевдотуберкулёз. Частота обострений и рецидивов может достигать 20% (от 1 до 3 рецидивов).
Диагностика Иерсиниоза и псевдотуберкулеза:
Дифференциальная диагностика представляет серьёзные затруднения. Следует иметь в виду возможности развития гастроэнтеритов, колитов и пиелонефритов различной этиологии, гепатитов, дизентерии, ревматизма, глазных, хирургических заболеваний, коллагенозов.
Одно их основных и наиболее частых отличий иерсиниозов, особенно генерализованной формы, — одновременное появление в клинической картине нескольких синдромов: общетоксического, диспептического, катарального, экзантематозного, артралгического (артропатического), гепатолиенального. Гастроинтестинальную форму, клинически во многом сходную с сальмонеллёзами, пищевыми токсикоинфекциями, в ряде случаев отличает возможность одновременного развития у разных больных более длительной и выраженной диареи, дизурических явлений, артралгии, экзантемы, небольшого увеличения печени.
Проявлениям иерсиниозного аппендицита или терминального илеита, как правило, предшествуют явления гастроэнтерита и/или внеабдоминальная симптоматика.
Реактивный иерсиниозный гепатит отличают более короткий, чем при вирусных гепатитах, период желтухи и гепатомегалии, умеренные повышение показателей билирубина и аминотрансфераз, лейкоцитоз, увеличение СОЭ.
Иерсиниозный полиартрит отличают несимметричность поражений и слабо выраженная гиперемия кожи над поражёнными суставами.
Наиболее трудна дифференциальная диагностика таких проявлений иерсиниозов, как узловатая эритема, синдром Рейтера, миокардит, тиреоидит и хронический энтероколит. В таких случаях определённую направленность дифференциальной диагностике придают указания больного на недавно перенесённые «диарейные состояния» и «пищевые отравления».
Лабораторная диагностика
Материалом для посева могут служить фекалии больных, смывы с зева, моча, мокрота, спинномозговая жидкость, кровь, жёлчь, операционный материал (мезентериальные лимфатические узлы, участки кишечника), а также секционный материал — изменённые органы и ткани, содержимое кишечника, сгустки крови. Возбудителей также можно выделить с объектов внешней среды — овощей и фруктов, из салатов, молока, рыбных и молочных продуктов, а также из смывов с оборудования и тары. Положительные результаты исследования получают в 9-15% случаев при спорадическом характере заболеваний и в 25-50% при вспышках. Низкая эффективность выделения обусловлена незначительным количеством иерсиний в исследуемом материале (особенно в крови) и высокой обсеменённостью исследуемых объектов сопутствующей микрофлорой. Бактериологический анализ требует достаточно длительного времени — от 7 до 30 дней.
Более перспективны экспресс-методы определения антигенов иерсиний в копроэкстрактах, слюне, моче и крови больных в РКА, РЛА, РНИФ, ИФА. Эффективность РКА повышается при утяжелении клиники, обострениях и рецидивах болезни.
Лабораторная диагностика иерсиниозов
Частота положительных результатов составляет от 55 до 90% (при гастроинтестинальной форме заболевания).
С 6-7-го дня болезни применяют РА и РИГА с повторной их постановкой через 5-7 дней. РНГА даёт 40-70% позитивных результатов; минимальный диагностический титр антител — 1:200. Однако необходимо учитывать возможность появления антител в диагностических титрах лишь в поздние сроки, после 21-го дня от начала заболевания. При постановке РА с живыми культурами иерсиний можно выявить антитела к большему, чем в РНГА, числу сероваров и в большем проценте случаев. Минимальный диагностический титр антител — не менее 1:160.
Лечение Иерсиниоза и псевдотуберкулеза:
В последние годы стали чаще практиковать стационарное лечение с полноценными пролонгированными курсами этиотропной терапии даже лёгких форм заболевания. Это связано с учащением рецидивирующих форм и хронизации иерсиниозов.
При проведении этиотропной терапии предпочтительно назначать антибиотики и фторхинолоны; курс лечения заканчивают не ранее 10-12-го дня после нормализации температуры тела. Назначение препаратов позже 3-го дня болезни не предупреждает развитие обострений, рецидивов и хронизации заболевания, При генерализованной форме иерсиниозов предпочтение отдают комбинированной парентеральной антибактериальной терапии; в случаях рецидивов необходимо проводить повторные курсы антимикробной терапии со сменой препаратов.
Из других этиотропных средств иногда применяют котримоксазол (по 2 таблетки 2 раза в день), нитрофурановые препараты (по 0,1 г 4 раза в день), но эти средства менее эффективны, чем антибиотики.
Дезинтоксикационную терапию с применением кристаллоидных и коллоидных растворов проводят по общепринятым схемам. Назначают регидрон, цитроглюкосолан, квартасоль, 5% раствор глюкозы, гемодез, реополиглюкин, плазму, витамины групп С и В.
При развитии вторично-очаговой формы следует проводить активную десенсибилизацию; при этом этиотропная терапия становится вторичной. Показаны антигистаминные средства, нестероидные противовоспалительные препараты, при упорном течении узловатой эритемы рекомендуют преднизолон коротким курсом в течение 4-5 дней по 60-80 мг/сут.
При полиартритах назначают антиревматические средства, лечебную физкультуру, физиотерапевтические мероприятия; временное облегчение приносит местное введение глюкокортикоидов.
В лечении иерсиниозов также рекомендуют применять антиоксиданты (например, витамин Е), ферменты (хилак-форте), транквилизаторы, сердечно-сосудистые препараты. Растёт популярность иммунокорректоров (циметидин, метилурацил, пентоксил и др.) и иммуностимуляторов (нормальный человеческий иммуноглобулин, полиглобулин).
Учитывая высокую вероятность развития дисбактериоза, рекомендуют пробиотики.
Профилактика Иерсиниоза и псевдотуберкулеза:
Основу профилактики составляют целенаправленные санитарно-гигиенические мероприятия. Первостепенное значение имеет предупреждение заражения микроорганизмами овощей, фруктов и корнеплодов, для чего необходимо соблюдение санитарных правил содержания овощехранилищ, температурно-влажностного режима хранения овощей. Следует ограничить употребление пищевых продуктов, используемых без термической обработки. Также важны мероприятия, делающие пищу и питьевую воду недоступными для грызунов, птиц и домашних животных. Для этого проводят борьбу с грызунами и осуществляют санитарный надзор за питанием, водоснабжением, соблюдением технологии обработки и хранения пищевых продуктов. Профилактика иерсиниоза у животных предусматривает строгое соблюдение ветеринарно-санитарных и зоогигиенических правил ухода за животными, направленных на создание оптимальных условий содержания и кормления животных и предотвращение их заражения через объекты внешней среды. Существенное значение имеют дератизационные мероприятия на объектах питания, водоснабжения и животноводческих комплексах. Большое значение имеет проведение широкой санитарно-просветительной работы среди населения, особенно среди работников продовольственно-пищевых предприятий. Одна из важнейших мер по предупреждению заболеваемости и вспышек псевдотуберкулёза — ежемесячное бактериологическое и серологическое исследование находящихся в овощехранилищах овощей и корнеплодов, а также инвентаря. В случае обнаружения возбудителя псевдотуберкулёза или его антигена на продуктах или оборудовании овощехранилищ следует немедленно запретить употребление в пищу заражённых овощей в сыром виде и разрешить их использование только после термической обработки для приготовления первых и вторых блюд. Питьевую воду следует употреблять только после кипячения. Средства специфической профилактики отсутствуют.
Мероприятия в эпидемическом очаге
Госпитализацию больного проводят по клиническим показаниям. Больных выписывают из стационара после полного клинического выздоровления, не ранее 10-го дня нормальной температуры тела и при нормализации лабораторных показателей. Контрольные однократные исследования перед выпиской целесообразны только при кишечном иерсиниозе. Бактерионосителей лечат амбулаторно без освобождения от работы. Носителей, работающих на пищеблоках, на период амбулаторного лечения переводят на другую работу, не связанную с приготовлением пищи. Дети, перенёсшие псевдотуберкулёз и иерсиниоз, особенно тяжёлые формы, подлежат диспансерному наблюдению участковым педиатром для предотвращения рецидивов, затяжного течения и осложнений. При благоприятном течении наблюдение проводят 21 день; при появлении жалоб, клинических проявлений назначают лабораторное обследование, в случае показаний — госпитализацию и лечение.
Лиц, относящихся к декретированным категориям, перед выпиской подвергают бактериологическому обследованию (1 анализ кала через 2 дня по окончании лечения). При отрицательном результате обследования их сразу допускают к работе. После выписки рекомендуется диспансерное наблюдение всех переболевших сроком не менее 3 мес. При этом в зависимости от органных поражений следует проводить клинические анализы крови, мочи, биохимические исследования (билирубин, холестерин, функциональные пробы печени, АЛТ и ACT, общий белок и его фракции), РНГА. При необходимости назначают консультации терапевта, ревматолога, гастроэнтеролога и других специалистов.
В конце диспансерного наблюдения лицам декретированных категорий проводят два контрольных бактериологических анализа кала с интервалом в 2-3 дня.
Мероприятия в детских коллективах и семейных очагах. При заболевании ребёнка бактериологическому обследованию подлежат все члены семьи; показано наблюдение (термометрия, осмотр) в течение 7-10 дней. Экстренную профилактику не проводят. При возникновении крупных вспышек в закрытых учреждениях (пионерский лагерь, санаторий, детский сад, интернат) допускается развёртывание стационара на месте для больных лёгкими формами при условиях обеспечения их квалифицированной медицинской помощью, возможности лабораторного обследования и соблюдения противоэпидемического режима. Выделения больного (фекалии, мочу) дезинфицируют 3-5% раствором хлорной извести с экспозицией не менее 1 ч и только после этого выбрасывают в канализацию или выгребные ямы.
К каким докторам следует обращаться если у Вас Иерсиниоз и псевдотуберкулез :
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Иерсиниоза и псевдотуберкулеза, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу.
Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Другие заболевания из группы Инфекционные и паразитарные болезни:
Иерсиниоз › Болезни › ДокторПитер.ру
Иерсиниоз (yersiniosis) — инфекционная болезнь, характеризующаяся поражением желудочно-кишечного тракта, суставов, кожи и других органов и систем, нередко волнообразным течением с обострениями и рецидивами.
Признаки
Инкубационный период от 15 часов до 15 суток. Различают следующие клинические формы иерсиниоза: гастроинтестинальную, абдоминальную, генерализованную и вторично-очаговую. Всем формам иерсиниоза присущи некоторые общие клинические признаки: острое начало, лихорадка, интоксикация, боли в животе, расстройство стула, высыпания на коже, боли в суставах и мышцах, увеличение периферических лимфатических узлов и печени, склонность к волнообразному течению с обострениями и рецидивами. Течение болезни может быть острым (до 3 месяцев), затяжным (до 6 месяцев), хроническим (6 месяцев — 11/2—2 года).
Описание
Возбудителем является Yersinia enterocolitica, относящаяся к роду Yersinia, — грамотрицательная подвижная палочка с закругленными концами, спор и капсул не образует. По биохимическим свойствам выделяют 5 биоваров. По антигенной структуре различают 34 серовара; у человека заболевание вызывают серовары 03, 09, 06, 05, 27, 08, 30.
Иерсинии имеют антигенное родство с сальмонеллами, шигеллами, эшерихиями, протеями, а также с холерными вибрионами, возбудителями туляремии и бруцеллеза. Оптимум роста при 22—28°, но могут размножаться и при гораздо более низкой температуре (например, в условиях бытового холодильника). Иерсинии погибают при высыхании, воздействии солнечного света и различных химических веществ (сулемы, хлорамина, перекиси водорода, спирта), при кипячении.
Иерсиния относится к зоонозам. Источником возбудителя инфекции являются различные дикие и домашние животные (свиньи, коровы, собаки, кошки), птицы, грызуны (мыши, крысы и др.), а также человек — больной и бактерионоситель. Выделяя возбудителя с фекалиями и мочой, больные животные загрязняют различные объекты окружающей среды, в том числе пищевые продукты. Люди могут заражаться иерсиниями при контакте с больными животными (животноводы, работники мясоперерабатывающих предприятий), однако чаще всего заражение людей происходит при употреблении загрязненных продуктов питания животного происхождения. Большое значение имеют также овощи и фрукты. Возбудитель попадает на овощи на полях, при удобрении почвы навозом, поливе водой, содержащей стоки ферм и сбросы городской канализации, кроме того, грызуны, больные иерсиниозом, могут загрязнять овощи и фрукты в овощехранилищах и на полях.
Групповые заболевания чаще связаны с употреблением овощей и различных овощных салатов (особенно из капусты). Кроме пищевого, возможен и водный путь передачи. Описаны семейные и внутрибольничные вспышки иерсиниоза, при этом источником были больные или бактерионосители из обслуживающего персонала больницы или ухаживающие за детьми родители. В этих случаях заболевание передается контактно-бытовым путем.
Болеют в основном жители городов, поселков городского типа, где население чаще пользуется предприятиями общественного питания, употребляет овощи и фрукты, хранившиеся в овощехранилищах. Болеют люди всех возрастов, но чаще дети 1—3 лет. Иерсиниоз регистрируется в течение всего года, заболеваемость несколько увеличивается в октябре — ноябре.
Диагностика
Диагноз затруднен. Необходимы лабораторные исследования, которые включают выделение возбудителя из крови, фекалий, мочи, желчи, цереброспинальной жидкости, мокроты, мазка со слизистой оболочки глотки, мезентериальных лимфатических узлов и выявление антител к иерсиниям с помощью реакции агглютинации или пассивной гемагглютинации. До отправки в лабораторию пробирки с исследуемым материалом в среде накопления должны находиться в холодильнике. Определение титра антител к иерсиниям следует проводить в парных сыворотках крови, взятой с интервалом 5—7 дней. Антитела в диагностическом титре 1:400 и выше выявляются обычно лишь в конце 2-й недели болезни.
При исследовании крови у части больных выявляют лейкоцитоз (особенно в начале заболевания и во время обострения) и увеличение СОЭ до 35—60 мм/ч. В моче обнаруживается белок (0,03—0,24 г/л), а разгар болезни — лейкоцитурия, микрогематурия, цилиндрурия. При биохимическом исследовании крови кроме повышения свободного билирубина изредка определяют и связанный билирубин, а также умеренное повышение активности аланинаминотрансферазы и аспартатаминотрансферазы.
Лечение
Больных госпитализируют по клиническим показаниям. При неосложненной гастроинтестинальной форме достаточно диеты и патогенетической терапии, аналогичной лечению при других острых кишечных инфекциях (дезинтоксикация, пероральная или парентеральная регидратация в зависимости от степени обезвоживания). При среднетяжелом и тяжелом, а также при затяжном, волнообразном течении этой формы назначают, помимо этого, антибиотики в средних терапевтических дозах.
При всех остальных формах иерсиниоза (абдоминальной, генерализованной, вторично-очаговой) этиотропная терапия является обязательной.
Антибактериальная терапия влияет не только на продолжительность лихорадочного периода и выраженность интоксикации, но и значительно уменьшает процент рецидивов и предупреждает в ряде случаев переход локализованных форм иерсиниоза в генерализованную. В комплекс лечения больных иерсиниозом входит также дезинтоксикационная и десенсибилизирующая терапия (антигистаминные препараты). При абдоминальной форме в ряде случаев (иерсиниозный аппендицит) необходимо оперативное лечение (аппендэктомия). В послеоперационном периоде обязательно должен быть проведен курс антибиотикотерапии. При генерализованной форме антибиотики назначают парентерально, обычно проводят несколько курсов лечения последовательно различными препаратами (лучше с учетом чувствительности иерсиний, выделенных от больного). С целью повышения иммуногенеза применяют препараты, содержащие готовые антитела (полиглобулин, иммуноглобулин, плазму).
При артритах проводят лечение противовоспалительными нестероидными средствами в индивидуально подобранных дозах в течение нескольких месяцев (продолжительность лечения зависит от клинического эффекта и показателей СОЭ). В случаях развития стойкого моноартрита показано внутрисуставное введение кортикостероидов. При узловатой эритеме и миокардите используют те же препараты, что и при лечении артритов. При иерсиниозном гепатите помимо этиотропной терапии важно соблюдение диеты..
В абсолютном большинстве случаев болезнь заканчивается выздоровлением. У лиц со сниженной резистентностью развиваются септические состояния, у отдельных больных заболевание принимает затяжное или хроническое течение.
Профилактика
Профилактика включает раннее выявление, лечение, изоляцию и госпитализацию больных и бактерионосителей, выявление больных иерсиниозом животных (особенно свиней, коров), меры, направленные на уничтожение грызунов и предупреждение их проникновения в столовые, овощехранилища, на продовольственные склады и в магазины и т.д. Необходимо также контролировать сохранность овощей и фруктов в овощехранилищах. Для предотвращения внутрибольничных вспышек следует выявлять бактерионосителей и больных с легкими формами иерсиниозом среди обслуживающего персонала больниц.
© Медицинская энциклопедия РАМН
ИЕРСИНИОЗ — Большая Медицинская Энциклопедия
ИЕРСИНИОЗ — острая инфекционная болезнь, вызываемая Yersinia enterocolitica и протекающая преимущественно с явлениями гастроэнтерита или энтероколита. И. мало изучен.
Изучение И. начато с 1964 г. Возбудитель выделен от зайцев, кроликов, обезьян, собак, свиней. У людей заболевания И. зарегистрированы в Северной Америке, Африке, Азии, в Европе.
Этиология
По данным Мол-ларе (H. Mollaret, 1965), М. А. Беловой, Г. В. Ющенко (1968) и др., возбудитель И.— Yersinia enterocolitica — грамотрицательная, подвижная палочка, не имеющая спор и капсулы. Ферментирует без газа сахарозу, глюкозу, маннит и не сбраживает лактозу, рамнозу. Культивируется на обычных питательных средах. Установлено 30 серол, и 5 биохим. типов. У человека встречаются 3,5, 8-й и 9-й серол, и 3-й и 4-й биохим. типы. Возбудитель И. имеет общие антигены с микробами рода Brucella, Vibrio и Yersinia.
Эпидемиология
Источники возбудителей — животные и человек — больные и носители. Заболевание у людей встречается во всех возрастах, но чаще у маленьких детей. Выражена сезонность — с октября по май с пиком в ноябре. И. регистрируется в виде вспышек в одной или нескольких связанных между собой семьях, детских учреждениях, б-цах. Факторы и пути передачи возбудителей И. изучены недостаточно. Возбудителя выделяли из молока, мороженого, устриц, свинины и др. Обычно в очагах наряду с клинически выраженными случаями выявляют больных легкими, стертыми формами заболевания и бактерионосителей.
Патогенез
Попадание в жел.-киш. тракт возбудителей и их токсинов приводит к развитию острого гастроэнтероколита. В тяжелых случаях в области илеоцекального узла развивается гнойно-язвенный процесс с вовлечением мезентериальных лимф, узлов. Проникновение микробов в кровь вызывает бактериемию и генерализацию процесса с вторичной очаговостью и развитием воспалений в различных органах, в первую очередь, в печени и селезенке. На фоне инфекционного развиваются токсические и аллергические процессы.
Патологическая анатомия
На вскрытии у людей, погибших от И., регистрируется увеличенная печень и селезенка с множественными мелкими некротическими узелками или абсцессами, в толстом кишечнике язвенный колит, в брыжейке — увеличенные, гиперемированные лимф. узлы.
Клиническая картина
Клиническая картина И. может протекать различно: от бессимптомного носительства и легких форм до тяжелых и генерализованных (сепсис), которые регистрируются у пожилых, страдающих хрон, заболеваниями (цирроз печени, диабет), и молодых людей с различными гемопатиями. Поражение тонкой и толстой кишок проявляется симптомами гастроэнтерита (см.) или энтероколита (см. Энтерит, энтероколит). При этом наблюдаются боли в животе, рвота, стул со слизью и гноем, иногда с кровью, от 2—3 до 15 раз в сутки, повышение температуры. В тяжелых случаях — токсикоз, обезвоживание, миокардит, понижение температуры. Энтероколит чаще встречается у грудных и маленьких детей. В некоторых случаях в илеоцекальном углу кишечника развивается воспалительный процесс слизистой оболочки и регионарных лимф, узлов, что проявляется клиникой аппендицита, терминального илеита, мезентериального аденита (см. Мезаденит). Аппендикулярная форма И. встречается преимущественно в юношеском возрасте. И. может быть причиной полиартрита и нодозной эритемы. Как отмечает Уинблад (Winblad, 1969), нодозная эритема чаще бывает у пожилых людей, преимущественно женщин. Обычно появлению кожных поражений и полиартриту предшествует диарея. При полиартрите регистрируется негнойное поражение суставов, повышенная РОЭ. Полиартрит регистрируется чаще в среднем возрасте. Есть сообщения о выделении Yersinia enterocolitica при оститах, особенно теменной кости, и при синдроме Рейтера (см. Рейтера болезнь). Заболевание длится от 1 нед. до 5 мес.
Диагноз на основании клин, картины поставить трудно. Основной метод диагностики — лабораторное (бактериол, и серол.) исследование.
Лечение
Лечение — тетрациклин, стрептомицин, неомицин в обычных дозировках, симптоматические средства. В тяжелых случаях по показаниям Дезинтоксикационная и солевая (гидратационная) терапия.
Прогноз
Обычно заболевание заканчивается выздоровлением. У пожилых и больных, ослабленных сопутствующим хрон, процессом, болезнь часто осложняется сепсисом, что значительно ухудшает прогноз.
Профилактика не разработана.
Библиография: Белова М. А. и Ющенко Г. В. Случай выделения Yersinia enterocolitica от человека, Журн, микр., эпид, и иммун., № 9, с. 148, 1968; М о 1 1 а г e t H. H. Un domaine pathologique nouveau l’infection a Yersinia enterocolitica, Ann. Biol. clin., t. 30, p. 1, 1972, bibliogr.; W i n-b 1 a d S. Erythema nodosum associated with infection with Yersinia enterocolitica, Scand. J. infect. Dis., v. 1, p. 11, 1969, bibliogr.
Г. В. Ющенко.
Иерсиниоз — RightDiagnosis.com
Введение: иерсиниоз
Описание иерсиниоза
Иерсиниоз (заболевание):
Состояние, которое характеризуется инфекционной диареей, энтеритом, илеитом … подробнее »
См. Также:
Иерсиниоз:
»Введение: иерсиниоз
»Симптомы иерсиниоза
Иерсиниоз: связанные темы
Эти темы о медицинских состояниях или симптомах могут иметь отношение к
Медицинская информация для иерсиниоза:
Иерсиниоз: редкое заболевание
Ophanet
Ophanet, консорциум европейских партнеров,
в настоящее время определяет редкое состояние, когда он влияет на 1 человека на 2000.Они перечисляют иерсиниоз как «редкое заболевание».
Источник — Orphanet
Иерсиниоз как болезнь
Иерсиниоз (заболевание): см. Иерсиниоз (информация о заболевании).
»Введение: иерсиниоз
»Симптомы иерсиниоза
Иерсиниоз: заболевания, связанные с ним
Иерсиниоз : Иерсиниоз внесен в нашу базу данных как тип (или связанный с) следующих заболеваний:
Иерсиниоз: выдержки из статей
Иерсиниоз — инфекционное заболевание, вызываемое
бактерия рода Yersinia .В … (Источник: выдержка из Yersinia enterocolitica: DBMD)
FDA Bad Bug Book (выдержка)
Yersinia enterocolitica (и Yersinia pseudotuberculosis) Y. enterocolitica, маленькая палочка, грамм … (Источник: FDA Bad Bug Book)
Yersinia enterocolitica: DBMD (Выдержка)
Иерсиниоз — инфекционное заболевание, вызываемое
бактерия рода Yersinia . В Соединенных Штатах,
… (Источник: выдержка из Yersinia enterocolitica: DBMD)
Дополнительная информация о состоянии здоровья: Иерсиниоз:
Иерсиниоз: темы, связанные с болезнями
Эти медицинские заболевания могут быть связаны с иерсиниозом:
Организмы и / или токсины, связанные с иерсиниозом:
Информация об иерсиниозе из «плохой книги ошибок»:
Источник: US FDA / CFSAN — Bad Bug Book
Интересные медицинские статьи:
Медицинские словари:
Другие темы в медицинском словаре
Узнать больше
Найдите, чтобы узнать больше об иерсиниозе:
»Следующая страница: Тис
Медицинские инструменты и изделия:
Инструменты и услуги:
| Болезнь | Источник заболевания |
| Acinetobacter инфекций | Acinetobacter baumannii |
| Актиномикоз | Actinomyces israelii , Actinomyces gerencseriae и Propionibacterium propionicus |
| Африканская сонная болезнь (африканский трипаносомоз) | Trypanosoma brucei |
| СПИД (синдром приобретенного иммунодефицита) | ВИЧ (вирус иммунодефицита человека) |
| Амебиаз | Entamoeba histolytica |
| Анаплазмоз | Анаплазма видов |
| Ангиостронгилиоз | Ангиостронгилус |
| Анисакиас | Анисакис |
| Сибирская язва | Bacillus anthracis |
| Arcanobacterium haemolyticum Инфекция | Arcanobacterium haemolyticum |
| Аргентинская геморрагическая лихорадка | Вирус Хунин |
| Аскаридоз | Аскарида поясничная |
| Аспергиллез | Aspergillus видов |
| Астровирусная инфекция | Семейство Astroviridae |
| Бабезиоз | Бабезия видов |
| Bacillus cereus Инфекция | Bacillus cereus |
| Бактериальная пневмония | множественные бактерии |
| Бактериальный вагиноз | Список микробиоты бактериального вагиноза |
| Bacteroides Инфекция | Bacteroides видов |
| Балантидиаз | Balantidium coli |
| Бартонеллез | Бартонелла |
| Baylisascaris Инфекция | Baylisascaris видов |
| BK вирусная инфекция | BK вирус |
| Пьедра черная | Пьедрайя горная |
| Бластоцистоз | Blastocystis видов |
| Бластомикоз | Blastomyces dermatitidis |
| Боливийская геморрагическая лихорадка | Вирус Мачупо |
| Ботулизм (и детский ботулизм) | Clostridium botulinum ; Примечание: ботулизм не является инфекцией, вызываемой Clostridium botulinum , а вызван приемом ботулинического токсина. |
| Бразильская геморрагическая лихорадка | Сабия |
| Бруцеллез | Brucella видов |
| Бубонная чума | бактериальное семейство Enterobacteriaceae |
| Burkholderia инфекция | обычно Burkholderia cepacia и другие Burkholderia видов |
| Язва Бурули | Mycobacterium ulcerans |
| Калицивирусная инфекция (норовирус и саповирус) | Семейство Caliciviridae |
| Кампилобактериоз | Campylobacter видов |
| Кандидоз (монилиоз; молочница) | обычно Candida albicans и другие Candida видов |
| Капилляриоз | Кишечная болезнь Capillaria philippinensis , болезнь печени Capillaria hepatica и легочная болезнь Capillaria aerophila |
| Болезнь падальщика | Bartonella bacilliformis |
| Болезнь кошачьих царапин | Bartonella henselae |
| Целлюлит | обычно Группа A Streptococcus и Staphylococcus |
| Болезнь Шагаса (американский трипаносомоз) | Trypanosoma cruzi |
| шанкроид | Haemophilus ducreyi |
| Ветряная оспа | Вирус ветряной оспы (VZV) |
| Чикунгунья | Альфавирус |
| Хламидиоз | Chlamydia trachomatis |
| Инфекция Chlamydophila pneumoniae (Тайваньский острый респираторный агент или TWAR) | Chlamydophila pneumoniae |
| Холера | Холерный вибрион |
| Хромобластомикоз | обычно Fonsecaea pedrosoi |
| Клонорхоз | Clonorchis sinensis |
| Clostridium difficile Инфекция | Clostridium difficile |
| Кокцидиоидомикоз | Coccidioides immitis и Coccidioides posadasii |
| Колорадская клещевая лихорадка (CTF) | Вирус колорадской клещевой лихорадки (CTFV) |
| Простуда (острый вирусный ринофарингит; острый ринит) | обычно риновирусы и коронавирусы. |
| Болезнь Крейтцфельдта-Якоба (БКЯ) | ПРНП |
| Крымско-Конго геморрагическая лихорадка (КГЛ) | Вирус Крымско-Конго геморрагической лихорадки |
| Криптококкоз | Криптококк neoformans |
| Криптоспоридиоз | Cryptosporidium видов |
| Кожная мигрирующая личинка (CLM) | обычно Ancylostoma braziliense ; несколько других паразитов |
| Циклоспориаз | Cyclospora cayetanensis |
| Цистицеркоз | Taenia solium |
| Цитомегаловирусная инфекция | Цитомегаловирус |
| Лихорадка денге | Вирусы денге (DEN-1, DEN-2, DEN-3 и DEN-4) — флавивирусы |
| Инфекция Desmodesmus | Зеленые водоросли Desmodesmus armatus |
| Диентамобиаз | Dientamoeba fragilis |
| Дифтерия | Corynebacterium diphtheriae |
| Дифиллоботриоз | Дифиллоботрий |
| Дракункулез | Dracunculus medinensis |
| Геморрагическая лихорадка Эбола | Эболавирус (EBOV) |
| Эхинококкоз | Echinococcus видов |
| Эрлихиоз | Эрлихия видов |
| Энтеробиоз (инфекция остриц) | Enterobius vermicularis |
| Enterococcus Инфекция | Enterococcus видов |
| Энтеровирусная инфекция | Виды энтеровирусов |
| Эпидемический сыпной тиф | Rickettsia prowazekii |
| Инфекционная эритема (пятое заболевание) | Парвовирус B19 |
| Exanthem subitum (шестая болезнь) | Вирус герпеса человека 6 (HHV-6) и вирус герпеса человека 7 (HHV-7) |
| Фасциолаз | Fasciola hepatica и Fasciola gigantica |
| Фасциолопсиоз | Fasciolopsis buski |
| Смертельная семейная бессонница (FFI) | ПРНП |
| Филяриатоз | Надсемейство Filarioidea |
| Пищевое отравление Clostridium perfringens | Clostridium perfringens |
| Свободноживущая амебная инфекция | кратное |
| Инфекция Fusobacterium | Fusobacterium видов |
| Газовая гангрена (клостридиальный мионекроз) | обычно Clostridium perfringens ; прочие Clostridium видов |
| Геотрихоз | Geotrichum Candidum |
| Синдром Герстманна-Штреусслера-Шейнкера (GSS) | ПРНП |
| Лямблиоз | Лямблии лямблии |
| Сап | Burkholderia mallei |
| Гнатостомоз | Gnathostoma spinigerum и Gnathostoma hispidum |
| Гонорея | Neisseria gonorrhoeae |
| Паховая гранулема (донованоз) | Klebsiella granulomatis |
| Стрептококковая инфекция группы А | Streptococcus pyogenes |
| Стрептококковая инфекция группы B | Streptococcus agalactiae |
| Haemophilus influenzae Инфекция | Haemophilus influenzae |
| Болезнь кисти, ящура (HFMD) | Энтеровирусы, в основном вирус Коксаки А и энтеровирус 71 (EV71) |
| Хантавирусный легочный синдром (HPS) | Вирус Sin Nombre |
| Болезнь, вызванная вирусом Хартленд | Вирус Heartland |
| Инфекция Helicobacter pylori | Helicobacter pylori |
| Гемолитико-уремический синдром (ГУС) | Escherichia coli O157: H7, O111 и O104: h5 |
| Геморрагическая лихорадка с почечным синдромом (ГЛПС) | Семейство Bunyaviridae |
| Гепатит А | Вирус гепатита А |
| Гепатит B | Вирус гепатита В |
| Гепатит С | Вирус гепатита С |
| Гепатит D | Вирус гепатита D |
| Гепатит E | Вирус гепатита Е |
| Простой герпес | Вирус простого герпеса 1 и 2 (ВПГ-1 и ВПГ-2) |
| Гистоплазмоз | Histoplasma capsulatum |
| Анкилостомоз | Ancylostoma duodenale и Necator americanus |
| Бокавирусная инфекция человека | Бокавирус человека (HBoV) |
| Человеческий эрлихиоз ewingii | Ehrlichia ewingii |
| Гранулоцитарный анаплазмоз человека (HGA) | Anaplasma phagocytophilum |
| Метапневмовирусная инфекция человека | Метапневмовирус человека (hMPV) |
| Моноцитарный эрлихиоз человека | Ehrlichia chaffeensis |
| Инфекция, вызванная вирусом папилломы человека (ВПЧ) | Вирус папилломы человека (ВПЧ) |
| Инфекция, вызванная вирусом парагриппа человека | Вирусы парагриппа человека (HPIV) |
| Гименолепидоз | Hymenolepis nana и Hymenolepis diminuta |
| Инфекционный мононуклеоз вируса Эпштейна-Барра (моно) | Вирус Эпштейна-Барра (EBV) |
| Грипп (грипп) | Семейство Orthomyxoviridae |
| Изоспориаз | Isospora belli |
| Болезнь Кавасаки | неизвестно; доказательства подтверждают, что это заразно |
| Кератит | кратное |
| Kingella kingae Инфекция | Kingella kingae |
| Куру | ПРНП |
| Лихорадка Ласса | Вирус Ласса |
| Легионеллез (болезнь легионеров) | Legionella pneumophila |
| Легионеллез (лихорадка Понтиак) | Legionella pneumophila |
| Лейшманиоз | Leishmania видов |
| Проказа | Mycobacterium leprae и Mycobacterium lepromatosis |
| Лептоспироз | Leptospira видов |
| Листериоз | Listeria monocytogenes |
| Болезнь Лайма (боррелиоз Лайма) | Borrelia burgdorferi , Borrelia garinii и Borrelia afzelii |
| Лимфатический филяриатоз (слоновость) | Wuchereria bancrofti и Brugia malayi |
| Лимфоцитарный хориоменингит | Вирус лимфоцитарного хориоменингита (LCMV) |
| Малярия | Плазмодий видов |
| Марбургская геморрагическая лихорадка (MHF) | Вирус Марбург |
| Корь | Вирус кори |
| Ближневосточный респираторный синдром (MERS) | Ближневосточный респираторный синдром коронавирус |
| Мелиоидоз (болезнь Уитмора) | Burkholderia pseudomallei |
| Менингит | кратное |
| Менингококковая инфекция | Neisseria meningitidis |
| Метагонимиоз | обычно Metagonimus yokagawai |
| Микроспоридиоз | Тип Microsporidia |
| Molluscum contagiosum (MC) | Вирус контагиозного моллюска (MCV) |
| Оспа обезьян | Вирус оспы обезьян |
| Свинка | Вирус паротита |
| Мышиный сыпной тиф (эндемический тиф) | Риккетсия тифа |
| Mycoplasma pneumonia | Mycoplasma pneumoniae |
| Мицетома (значения) | многочисленные виды бактерий (актиномицетома) и грибов (эумицетома) |
| Миаз | личинки двукрылых паразитических мух |
| Конъюнктивит новорожденных (Ophthalmia neonatorum) | чаще всего Chlamydia trachomatis и Neisseria gonorrhoeae |
| (новый) Вариант болезни Крейтцфельдта-Якоба (vCJD, nvCJD) | ПРНП |
| Нокардиоз | обычно Nocardia asteroides и другие Nocardia видов |
| Онхоцеркоз (речная слепота) | Onchocerca volvulus |
| Описторхоз | Opisthorchis viverrini и Opisthorchis felineus |
| Паракокцидиоидомикоз (южноамериканский бластомикоз) | Paracoccidioides brasiliensis |
| Парагонимоз | обычно Paragonimus westermani и другие Paragonimus видов |
| Пастереллез | Pasteurella видов |
| Педикулез головы (головные вши) | Pediculus humanus capitis |
| Тело педикулеза (Вши) | Pediculus humanus corporis |
| Лобковый педикулез (лобковые вши, крабовые вши) | Phthirus pubis |
| Воспалительные заболевания органов малого таза (ВЗОМТ) | кратное |
| Коклюш (коклюш) | Bordetella pertussis |
| Чума | Yersinia pestis |
| Пневмококковая инфекция | Streptococcus pneumoniae |
| Пневмоцистная пневмония (PCP) | Pneumocystis jirovecii |
| Пневмония | кратное |
| Полиомиелит | Полиовирус |
| Prevotella Инфекция | Prevotella видов |
| Первичный амебный менингоэнцефалит (ПАМ) | обычно Naegleria fowleri |
| Прогрессирующая мультифокальная лейкоэнцефалопатия | JC вирус |
| Пситтакоз | Chlamydophila psittaci |
| Ку-лихорадка | Coxiella burnetii |
| Бешенство | Вирус бешенства |
| Возвратный тиф | Borrelia hermsii , Borrelia recurrentis и другие виды Borrelia |
| Респираторно-синцитиальная вирусная инфекция | Респираторно-синцитиальный вирус (RSV) |
| Риноспоридиоз | Rhinosporidium seeberi |
| Риновирусная инфекция | Риновирус |
| Риккетсиозная инфекция | Риккетсии видов |
| Риккетсиоз | Риккетсия акари |
| Лихорадка Рифт-Валли (ЛВФ) | Вирус лихорадки Рифт-Валли |
| Пятнистая лихорадка Скалистых гор (RMSF) | Риккетсия риккетсии |
| Ротавирусная инфекция | Ротавирус |
| Краснуха | Вирус краснухи |
| Сальмонеллез | Salmonella видов |
| SARS (тяжелый острый респираторный синдром) | SARS коронавирус |
| Чесотка | Sarcoptes scabiei |
| Шистосомоз | Schistosoma видов |
| Сепсис | кратное |
| Шигеллез (бациллярная дизентерия) | Shigella видов |
| Опоясывающий лишай (опоясывающий лишай) | Вирус ветряной оспы (VZV) |
| Оспа (натуральная оспа) | Variola major или Variola minor |
| Споротрихоз | Sporothrix schenckii |
| Стафилококковое пищевое отравление | Staphylococcus видов |
| Стафилококковая инфекция | Staphylococcus видов |
| Стронгилоидоз | Strongyloides stercoralis |
| Подострый склерозирующий панэнцефалит | Вирус кори |
| Сифилис | Treponema pallidum |
| Таениоз | Taenia видов |
| Столбняк (Локчелюстный сустав) | Clostridium tetani |
| Tinea barbae (Зуд парикмахера) | обычно Trichophyton видов |
| Tinea capitis (стригущий лишай волосистой части головы) | обычно Trichophytontonsurans |
| Tinea corporis (стригущий лишай тела) | обычно Trichophyton видов |
| Tinea cruris (Джок зуд) | обычно Epidermophyton floccosum , Trichophyton rubrum и Trichophyton mentagrophytes |
| Tinea manum (Стригущий лишай руки) | Trichophyton rubrum |
| Черный опоясывающий лишай | обычно Hortaea werneckii |
| Tinea pedis (стопа спортсмена) | обычно Trichophyton видов |
| Tinea unguium (онихомикоз) | обычно Trichophyton видов |
| Разноцветный лишай (разноцветный лишай) | Malassezia видов |
| Токсокароз (Ocular Larva Migrans (OLM)) | Toxocara canis или Toxocara cati |
| Токсокароз (Visceral Larva Migrans (VLM)) | Toxocara canis или Toxocara cati |
| Трахома | Chlamydia trachomatis |
| Токсоплазмоз | Toxoplasma gondii |
| Трихинеллез | Trichinella spiralis |
| Трихомониаз | Trichomonas vaginalis |
| Трихуриоз (инфекция власоглавов) | Trichuris trichiura |
| Туберкулез | обычно Mycobacterium tuberculosis |
| Туляремия | Francisella tularensis |
| Брюшной тиф | Salmonella enterica subsp.Enterica, сероварный тиф |
| Тиф | Риккетсия |
| Ureaplasma urealyticum Инфекция | Ureaplasma urealyticum |
| Лихорадка долины | Coccidioides immitis или Coccidioides posadasii . [1] |
| Венесуэльский конский энцефалит | Вирус венесуэльского энцефалита лошадей |
| Венесуэльская геморрагическая лихорадка | Вирус Гуанарито |
| Инфекция Vibrio vulnificus | Vibrio vulnificus |
| Vibrio parahaemolyticus enteritis | Vibrio parahaemolyticus |
| Вирусная пневмония | множественные вирусы |
| Лихорадка Западного Нила | Вирус Западного Нила |
| Пьедра белая (Tinea blanca) | Trichosporon beigelii |
| Yersinia pseudotuberculosis Инфекция | Yersinia pseudotuberculosis |
| Иерсиниоз | Yersinia enterocolitica |
| Желтая лихорадка | Вирус желтой лихорадки |
| Зигомикоз | Порядок Mucorales (Мукормикоз) и Порядок Entomophthorales (Энтомофторамикоз) |
FSHN12-09 / FS193: Профилактика болезней пищевого происхождения: иерсиниоз
Кристофер Пабст, Джайсанкар Де, Асвати Сридхаран, Корри Джонс и Кейт Р.Schneider 2
Что такое иерсиниоз?
Иерсиниоз — это инфекционное заболевание, вызываемое бактерией Yersinia , которое характеризуется общими симптомами гастроэнтерита, такими как боль в животе и умеренная лихорадка (Al-Khaldi 2012). Бактерия широко распространена в окружающей среде, что позволяет ей загрязнять воду и пищевые системы. Вспышки иерсиниоза были связаны с неправильно пастеризованным молоком, смесью салатов, готовой к употреблению, устрицами и, как правило, с потреблением недостаточно приготовленных блюд, содержащих свинину (Al-Khaldi 2012, Longenberger et al.2013 г., Macdonald et al. 2012). Случаи иерсиниоза часто регистрируются в Северной Европе, Скандинавии и Японии, но редко в США (Al-Khaldi 2012).
Что такое Иерсиния ?
Род Yersinia состоит из 11 видов, четыре из которых являются патогенными. Из четырех патогенных видов только Y. enterocolitica и Y. pseudotuberculosis вызывают гастроэнтерит пищевого происхождения (Al-Khaldi 2012). Центры по контролю и профилактике заболеваний (CDC) оценивают примерно 0.28 подтвержденных случаев Y. enterocolitica В 2014 г. в США было зарегистрировано случая на 100 000 человек (CDC 2016). Недавнее увеличение числа случаев иерсиниоза по сравнению с предыдущими годами, скорее всего, связано с более высокой частотой лабораторных тестов и достижениями в методах обнаружения (CDC, 2016). Однако это приближение может занижать фактическое число, поскольку сообщается только о серьезных случаях. Кроме того, сообщаемая низкая заболеваемость Yersinia в пищевых продуктах США также может быть недооценена из-за длительного времени инкубации и неправильного диагноза у пациентов с Y . enterocolitica инфекций, а также невозможность определить источник инфекции (Fredriksson-Ahomaa 2007).
Yersinia enterocolitica — это факультативная анаэробная грамотрицательная коккобацилла (очень маленькие палочковидные бактерии, которые могут расти при низких температурах. Существует более 70 серотипов (Wauters et al. 1987) Y . enterocolitica , из которых только 11 являются инфекционными для человека. Наиболее распространенные серогруппы (O: 3; O: 5,27; O: 8; и O: 9) были изолированы из стран Европы, Японии, США и других стран. и Канада (Bottone 1999, Kapperud 1991).Серогруппа, связанная с большинством случаев болезней пищевого происхождения Y . enterocolitica инфекций — O: 3 (Marriott et al. 2018).
Несмотря на важность Y. enterocolitica как значимого / основного патогена пищевого происхождения, выделение микроорганизма из образцов пищевых продуктов все еще является сложной задачей (Fredriksson-Ahomaa 2007). Yersinia enterocolitica может расти при температуре от 4 ° C до 45 ° C (Marriott et al. 2018), хотя рост замедляется при более низких температурах, в результате чего время удвоения составляет 34 минуты при 30 ° C по сравнению с 5 часами при 7 ° C (Al-Khaldi 2012).Бактерия может процветать на пище, хранящейся при охлажденных температурах в течение длительного времени, пока есть доступные питательные вещества и низкая конкуренция с другими психротрофными бактериями.
