что это такое, симптомы и лечение вируса, как лечить в горле, последствия
Говоря о герпесе, многие родители представляют себе классическую картину — на губе или в носу вылезает неприятная пузырчатая сыпь, она зудит и чешется. Многие уверены, что она появилась из-за переохлаждения, простуды. На самом деле все гораздо сложнее. Герпес — это вирус. Всего герпетических вирусов насчитывается 8. Самый «детский» из них — вирус герпеса 6 типа у детей.
Что это такое?
Медицинская наука хорошо и подробно изучила пять герпетических вирусов, в отношении остальных пока вопросов больше, чем ответов.
- Первый — вирус простого герпеса, который появляется в виде пузырчатых бляшек на губах, слизистых оболочках носа, реже — во рту и в горле. К простуде он не имеет никакого отношения. Хотя доля истины заключается в том, что именно переохлаждение может стать пусковым механизмом для активизации вируса, который до того тихо существовал в организме и не проявлял себя.
- Второй тип вируса герпеса — это очень неприятный представитель семейства, который становится причиной возникновения генитальной инфекции. Он проявляется мелкой водянистой сыпью в районе половых органов и является достаточно опасным для беременных женщин.
- Герпетический вирус третьего типа отлично знаком всем взрослым, он вызывает детское заболевание — ветряную оспу, которую в народе еще именуют «ветрянкой».

- Четвертый герпетический представитель — вирус Эпштейна – Барр, который при совпадении всех благоприятных для себя обстоятельств может стать причиной возникновения менингита, токсического гепатита и даже онкологических опухолей.
- Пятый тип вирусов имеет вполне определенное название – цитомегаловирус. Он вызывает совершенно конкретное заболевание — цитомегалию.
- Герпетические вирусы шестого, седьмого и восьмого типов в достаточной степени еще не изучены. У них пока нет названий, их обозначают буквенной аббревиатурой ВГ-6,7,8. Из этой таинственной троицы самым исследованным является именно шестой вирус. Что касается седьмого и восьмого – ученым удалось сформулировать и описать только симптомы, причем довольно приблизительно.

Седьмой тип герпесвируса вызывает хроническую усталость, частые депрессии, увеличение лимфоузлов и температуру, которая может держаться без снижения и видимых причин несколько месяцев.
- Восьмой герпес поражает клетки иммунной системы, вызывая возникновение лимфом, в том числе онкологических поражений лимфоидной ткани.
Как действует?
Чтобы понять, как «работает» ВГ-6, нужно понимать принцип воздействия всех герпетических вирусов, он у каждого типа примерно одинаковый. Попадая в организм человека, такой вирус уже никогда не покидает его. После острой стадии (а большинство болезней, вызываемых этими вирусами, носит именно острый и бурный характер) наступает период затишья — вирус существует тихо. Рецидив становится результатом воздействия неких факторов — стресс, переохлаждение, ослабление иммунитета из-за другого заболевания.
После острой стадии (а большинство болезней, вызываемых этими вирусами, носит именно острый и бурный характер) наступает период затишья — вирус существует тихо. Рецидив становится результатом воздействия неких факторов — стресс, переохлаждение, ослабление иммунитета из-за другого заболевания.
Герпесвирусы имеют собственную ДНК, они могут контактировать с иммунной системой своего носителя, а потому и остаются с человеком на всю жизнь. Поражают эти агенты не только людей, но и животных, а также птиц.
После попадания в организм герпетические агрессоры встраивают собственную ДНК в пораженные клетки-мишени, заставляя их отказаться от выполнения своих обязанностей и начать обеспечивать жизнедеятельность самого вируса.
По степени распространенности, агрессивности, структуре своего генома все герпесвирусы делятся на альфагерпесы, бетагерпесы и гаммагерпесы.
Шестой тип герпеса тоже имеет условную классификацию. Он делится на два вида — 6А и 6В. Оба распространены таким образом, что они обнаруживаются в крови 95% населения планеты. 6А считается нейровирулентным вирусом, который способен поражать нервные клетки, распространяясь чаще всего по кровотоку. В качестве предположения ученые выдвинули версию о том, что 6А является первопричиной развития рассеянного склероза, но достаточных доказательств пока нет.
6В вызывает у детей такое загадочное заболевание, как внезапную экзантему, которую еще называют детской розеолой (и которая за тип возбудителя получила еще одно название — «шестая болезнь»). В группе риска находятся дети, причем самые младшие представители человечества — малыши до 2 лет. Многие заболевшие дети находятся в возрасте от 9 месяцев до года.
Опасность
Справедливости ради нужно отметить, что вирус герпеса 6А опасен только для тех, у кого патологически снижен иммунитет. Под таким состоянием следует понимать не насморк и частые ОРВИ, а серьезные заболевания иммунной системы (это, например, ВИЧ-инфекция). Когда родители говорят, что у ребенка слабый иммунитет, к настоящей иммунной слабости эти утверждения в большинстве случаев не имеют никакого отношения.
Под таким состоянием следует понимать не насморк и частые ОРВИ, а серьезные заболевания иммунной системы (это, например, ВИЧ-инфекция). Когда родители говорят, что у ребенка слабый иммунитет, к настоящей иммунной слабости эти утверждения в большинстве случаев не имеют никакого отношения.
Наиболее распространенным является вирус 6В. Многие носители даже не догадываются о том, что в их организме живет инородный агент с собственным ДНК.
Даже если розовая розеола однажды проявит себя, после этого иммунитет человека будет всю его жизнь подавлять активность вируса, за счет чего и обеспечивается возможность больше не заболеть инфекцией с острым протеканием.
Если учитывать, что большая часть взрослого населения имеет такой вирус в своем организме, то ребенок заражается обычно в первые же месяцы своей самостоятельной жизни в этом мире. Чаще всего он инфицируется от мамы.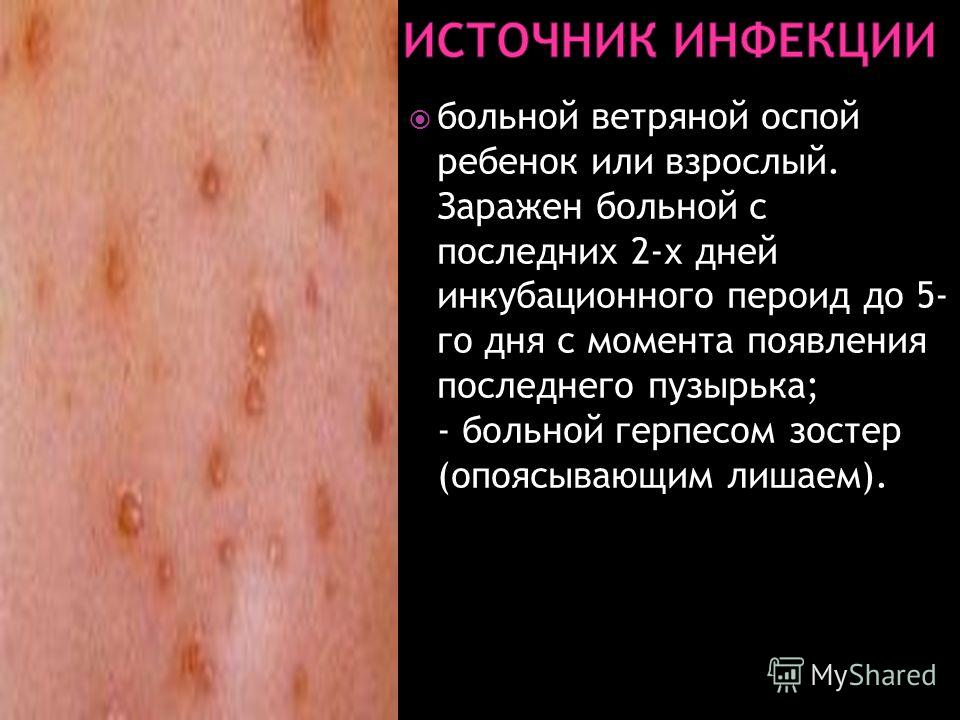 Герпесвирус обычно распространяется через слюну.
Герпесвирус обычно распространяется через слюну.
Многие педиатры считают, что шестой герпес типа В не очень опасен. Возможные негативные последствия могут быть связаны только с теми симптомами, которые в острой стадии болезни сами по себе опасны для малышей до 2 лет. Это высокий жар, который может вызвать судороги, потерю сознания, обезвоживание, нарушения в деятельности центральной нервной системы.
Довольно редко герпесвирус шестого типа вызывает такие осложнения, как менингит, пневмонию, воспаление сердечной мышцы. У большинства детей недуг остается неопознанным — педиатр определяет ОРЗ или ОРВИ, мама поит кроху компотом 3-5 суток, и на этом все заканчивается. И только потом, когда будет необходимость сделать анализ крови на антитела, лаборант выявит специфические антитела к вирусу герпеса шестого типа.
Симптомы
Обычно инкубационный период длится до полумесяца. Активная фаза болезни (розеолы) начинается с резкого повышения температуры. Столбик термометра может подняться до 39,0-40,0 градусов. Других симптомов обычно нет — ни насморка, ни кашля, ни кишечных проявлений не наблюдается. Правда, могут незначительно увеличиться лимфатические узлы – подчелюстные, шейные и затылочные.
Заподозрить именно герпетическую вирусную инфекцию можно только через 3-4 дня, когда температура снизится. Дело в том, что после жара и лихорадки в течение суток малыш покрывается розовой пузырчатой сыпью. Жалоб у него по-прежнему нет, сыпь не доставляет неудобств и неприятных ощущений. Она может держаться около недели или чуть больше, потом проходит, не оставляя рубцов, шрамов, отметин, не меняя пигментацию кожи.
Сыпь имеет размеры 3-5 мм (каждый фрагмент), часто вокруг пупырышка можно заметить белую окантовку. Наибольшее количество высыпаний у ребенка наблюдается на лице, спинке и на животе.
Диагностика
Проявления шестого герпеса достаточно сложно распознать даже очень хорошему доктору. Обычно мама вызывает врача на начальной стадии заболевания, когда у малыша высокая температура. Ни сыпи, ни других характерных признаков герпетического поражения в этот момент нет и в помине, поэтому врач чаще всего ставит диагноз «ОРВИ».
Если доктора пригласили на стадии образования сыпи, то первое, что он подумает — краснуха. Высыпания очень сильно напоминают краснушные. Диагностика на этом этапе будет заключаться в исключении краснухи, для этого у малыша возьмут кровь на анализ.
Часто розеолу принимают за проявление аллергии. Установив первый диагноз («ОРВИ»), доктор обязательно пропишет несколько сиропов, ректальных свечей, таблеток. Определение сыпи как проявления лекарственной аллергии будет вполне оправданным, но его нельзя назвать верным.
По совокупности вышеуказанных причин диагноз «розеола» ставится в российской педиатрии достаточно редко, и о том, что ребенок переболел именно ею, родители начинают догадываться значительно позже, прочитав статьи о шестом герпесе (или когда в крови или слюне ребенка определится наличие антител к ВГ- 6).
Лечение
В особом лечении инфекция, вызванная вирусом герпеса шестого типа, не нуждается. К этой точке зрения склоняются многие педиатры, хотя остаются и такие представители профессии, которые (даже понимая, что у малыша почти наверняка розеола) назначают внушительный список противовирусных препаратов.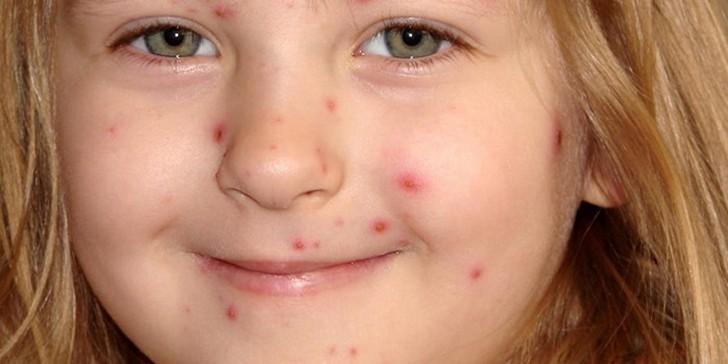
Сразу следует отметить, что большинство противовирусных средств, которые продаются без рецептов в любой аптеке, которые широко разрекламированы по телевидению и радио, не имеет к лечению герпеса никакого отношения – впрочем, как и к лечению других вирусных инфекций. Их эффективность клинически не доказана.
Обычно иммунитет ребенка справляется с чужеродным агентом сам, за 3-5 дней. Эти же сроки производители лекарств устанавливают как длительность курса лечения.
Платить или не платить за препараты, которые на процесс выздоровления не влияют – решать родителям. Однако спросить врача, назначившего антивирусную терапию, о том, как помогут эти лекарства и помогут ли вообще, сомневающимся все-таки стоит.
Поскольку герпетический вирус считается пожизненным, вылечить его невозможно. Однако можно облегчить ребенку состояние при тяжелом протекании и выраженных симптомах. Для этого существуют препараты, разработанные специально для терапии при герпетических недугах. Это, например, «Ацикловир».
Для этого существуют препараты, разработанные специально для терапии при герпетических недугах. Это, например, «Ацикловир».
Мазью «Ацикловир» можно обрабатывать высыпания, если они доставляют малышу дискомфорт. Родителей может смутить возрастное ограничение в инструкции по использованию препарата — детям с 3 лет. Но такое ограничение производителем установлено не потому, что мазь вредит детям младше трех. Влияние на организм грудного ребенка плохо изучено, опытов на детях по этическим причинам не ставили.
Мазь можно использовать при розеоле, вызванной шестым герпесом, в дозировках, которые будут наполовину ниже заявленных производителем. Если ребенку уже исполнился год, можно давать «Ацикловир» в таблетках, неукоснительно соблюдая дозировку и помня о длительности курса лечения.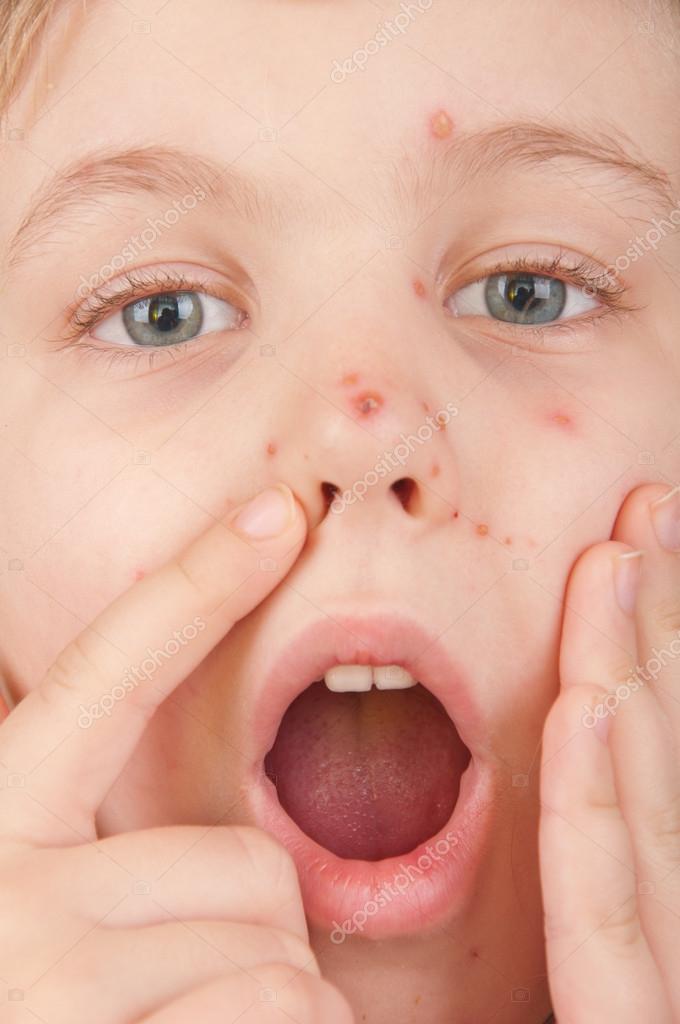
При очень тяжелой форме недуга (что бывает чрезвычайно редко) ребенка госпитализируют и делают ему внутривенные вливания «Ацикловира» в условиях стационара инфекционной больницы.
Учитывая все вышесказанное, можно отметить, что лечение проявлений герпеса шестого типа при симптомах маловыраженных, выраженных в средней и среднетяжелой степени должно осуществляться по разумной схеме:
- Жаропонижающие препараты на первой стадии заболевания. Высокую температуру (от 38,5) можно снижать с помощью «Парацетамола», «Ибупрофена» – в разрешенной по возрасту дозировке. Растирания спиртом и холодной водой не рекомендуются, поскольку они нарушают теплообмен, могут стать причиной спазма сосудов.
- Противогерпетические препараты на второй стадии заболевания.
 Крем и мазь «Ацикловир» («Зовиракс»), таблетки «Ацикловир» детям от года. Применение препарата «Изопринозин» не совсем обосновано, поскольку он проявляет некую активность лишь в отношении герпесвирусов 1-5 типов (включительно). На герпес шестого типа он не оказывает никакого влияния, симптомы не ослабляет.
Крем и мазь «Ацикловир» («Зовиракс»), таблетки «Ацикловир» детям от года. Применение препарата «Изопринозин» не совсем обосновано, поскольку он проявляет некую активность лишь в отношении герпесвирусов 1-5 типов (включительно). На герпес шестого типа он не оказывает никакого влияния, симптомы не ослабляет.
Полезные советы
Профилактических мер против шестого герпесвируса не существует, прививок от него нет. Это следует осознавать, но не нужно впадать в депрессию.
В стадии острого заболевания чада родителям на заметку пригодится несколько полезных советов, которые помогут облегчить состояние ребенка:
- На начальном этапе недуга, который протекает на фоне лихорадки, следует обеспечить малышу обильный питьевой режим, чтобы не допустить обезвоживания. Поить следует часто, понемногу, питье должно быть теплым. Очень хорошо, если температура жидкости равна температуре тела — так питье будет быстрее усваиваться организмом.
Минимальное количество жидкости можно рассчитать просто: вес малыша нужно умножить на 30. Полученное число в граммах и будет указывать на физиологическую потребность в жидкости.
- С первых часов после повышения температуры ребенок является заразным для окружающих, его следует изолировать от общения с другими детьми. Заразным он будет на протяжении всего острого периода, а с появлением сыпи перестанет быть источником инфекции. Он вполне сможет гулять, общаться.
- Малышу в первые несколько суток следует обеспечить спокойный режим. Лучше всего уложить его в постель, чаще проветривать комнату, следить за тем, чтобы в ней было не очень жарко (не более 20 градусов тепла).
- Применять противогерпетические средства нужно не всегда, а только тогда, когда сыпь на втором этапе заболевания доставляет неудобства. Малыш ее расчесывает, она мешает ему спать (такое происходит, если в помещении достаточно жарко, кроха потеет во сне). Прижигать высыпания спиртом, антисептиками смысла нет.
- При тяжелом протекании инфекции (если у ребенка к жару добавляется рвота) обязательно следует использовать средства для пероральной регидратации – это «Регидрон», «Хумана Электролит», «Смекта» и другие препараты.
- Народными средствами лечить герпес не стоит, ведь даже аптечные препараты против него по большому счету бессильны, что уж говорить о чесноке, соке алоэ и ушной сере, которой так любят мазать любые герпетические высыпания бабушки.
- После болезни следует уделить особое внимание укреплению иммунитета ребенка, ведь сильный иммунитет не допустит рецидива. Для этого нужно следить за тем, чтобы рацион ребенка был богат витаминами, микроэлементами, минералами, чтобы малыш достаточно времени проводил на свежем воздухе. Если раньше не занимались закаливанием, самое время попробовать и сделать эти процедуры систематическими.
Ребенок должен активно двигаться, посещать спортивную секцию (по мере возможности), меньше времени проводить за компьютером или перед телевизором. Обязательно следует делать все положенные по возрасту профилактические прививки. Они не защищают от герпетических инфекций, но существенно снижают риски заболеть другими вирусными недугами, которые сильно подрывают состояние иммунной защиты ребенка.
Все эти меры позволят уравновесить «возможности» герпеса и иммунитета, и вирус будет пребывать в «спящем» состоянии, никак не мешая полноценной и насыщенной жизни ребенка в дальнейшем.
О вирусе герпеса и его разновидностях рассказывает доктор Комаровский в следующем видео. Также вы можете подробнее ознакомиться с мнением доктора Комаровского о герпесе 6 типа у детей в другой статье.
Герпетический энцефалит головного мозга у детей: симптомы и лечение
Герпетический энцефалит занимает первое место по распространенности среди инфекционных поражений головного мозга. В половине случаев он поражает детей и молодых людей до 20 лет, а также старшую возрастную группу после 50 лет. До применения Ацикловира летальность достигала 70%, на сегодняшний момент этот показатель составляет 28%. Заболевание имеет тяжелое течение и часто сопровождается неврологическими осложнениями.
Почему герпес поражает головной мозг
По статистике около 80% населения — носители вируса простого герпеса. Основными клиническими проявлениями инфекции являются характерные высыпания на губах, реже — на половых органах. По неустановленным причинам у некоторых людей вирус поражает головной мозг. Механизм развития заболевания объясняется двумя теориями:
- Вирус проникает через слизистые оболочки, по нервным отросткам достигает вегетативных узлов. Там происходит репликация возбудителя, и он по нервным волокнам попадает в головной мозг.
- Вирус также достигает нервных узлов, переходит в латентное состояние. Неактивный инфекционный агент переносится в ткани мозга, где активируется и запускает весь патологический процесс.
Развитие герпетического менингоэнцефалита у трети всех заболевших происходит после первого контакта с вирусом. У 2/3 больных энцефалит развивается как реактивация латентной инфекции.
В спящем состоянии вирусный агент находится в луковице обонятельного тройничного нерва. По нему он распространяется на височную и лобную доли мозга. Этим объясняются основные симптомы болезни и образование очагов некроза только в этих участках.
Но менингоэнцефалит, вызванный герпесом, развивается не у всех инфицированных. Установлено, что существует предрасполагающий фактор в виде врожденных особенностей иммунной системы. Причина кроется в мутации или дефиците некоторых генов. Приобретенный иммунодефицит или снижение иммунитета в результате приема медикаментозных препаратов редко приводит к энцефалитному герпесу.
Как распознать патологию
Инкубационный период длится от 2 до 14 дней. После него характерен продромальный период, в котором появляются признаки общего недомогания, слабость, снижение работоспособности. Развивается герпесный острый энцефалит головного мозга со следующими признаками:
- Лихорадочное состояние с повышением температуры до 39 градусов. Лихорадка имеет центральное происхождение, поэтому не сбивается приемом жаропонижающих препаратов.
- Головная боль.
- Судороги Джексоновского типа. Они начинаются с пальца руки или ноги, постепенно переходят на всю конечность, могут достигать лица. Другой вариант развития припадка: судороги с кончика языка переходят на лицо и распространяются на правую или левую конечность.
- Нарушения сознания могут варьироваться от кратковременного эпизода до глубокой комы. В последнем случае болезнь, вероятнее всего, закончится летальным исходом.
Иногда судороги и потеря сознания предшествуют подъему температуры. Заболевание сопровождается дополнительными неврологическими признаками, которые появляются не у каждого пациента. Может наблюдаться парез глазодвигательных нервов, односторонний паралич, различные типы афазий. Больные путают слова, не могут устно выразить свои мысли, нарушается техника письма. Некоторые испытывают затруднения в манипуляции предметами, не могут выполнять мелкие движения руками. Иногда беспокоят обонятельные галлюцинации, дезориентация в пространстве и времени, амнезия. Часто наблюдаются изменения личности.
Энцефалит у детей
Новорожденному ребенку может передаться вирус во время родов или внутриутробно, значительно реже — после рождения. Признаки энцефалита появляются в течение первого месяца жизни. Скорость развития симптомов зависит от особенностей детского организма, доношенности.
Наиболее тяжелые признаки фиксируют у недоношенных детей. Может развиться нарушение дыхательной функции, глотательного рефлекса, появляются судороги. Высыпаний на коже при этом нет.
У детей более старшего возраста наблюдается клиническая картина, напоминающая течение болезни у взрослых. Прогноз заболевания не всегда благоприятный. Последствиями может быть:
- отставание в умственном развитии;
- слепота;
- глухота;
- гидроцефалия;
- спастичность мышц.
Часто дети, перенесшие болезнь, остаются инвалидами.
Способы диагностики
Нельзя диагностировать герпетический энцефалит, основываясь только на жалобах и клинической картине. Обязательно проводят глубокое обследование, цель которого — дифференцирование возбудителя болезни.
Чаще всего для диагностики герпетического менингоэнцефалита используют люмбальную пункцию с последующим исследованием ликвора методом ПЦР. При анализе спинномозговой жидкости определяется повышенное количество лейкоцитов. Ликвор вместо прозрачного становится ксантохромный — особый оттенок желтого цвета. В нем увеличивается содержание белка и глюкозы.
Порцию спинномозговой жидкости отправляют на ПЦР-диагностику. Цель исследования — обнаружение ДНК герпеса 1, 2 типа.
В первые 72 часа после появления клинических симптомов ПЦР может дать ложноотрицательный результат. При наличии характерных признаков поражения мозга герпесом и данных МРТ назначается повторная пункция на 4 сутки болезни.
Обязательно проводят нейровизуализацию головного мозга. Наиболее специфичным методом является МРТ. КТ в течение первых суток имеет чувствительность менее 50%, поэтому использовать его нецелесообразно.
Если невозможно выполнить МРТ и КТ, проводят ЭЭГ. Этот метод имеет более высокую чувствительность, чем компьютерная томография, но недостаточно специфичен. Энцефалитной записи соответствуют высокоамплитудные острые волны и медленные волновые комплексы, которые наблюдаются в височных отведениях. Если с первых дней болезни записывается нормальная ЭЭГ, то это является благоприятным прогностическим признаком.
Вирусологическое исследование не проводится. Это очень долгий и дорогостоящий метод, который основывается на выращивании вируса на особых питательных средах. Серологическая диагностика не применяется из-за низкой объективности и точности.
Проводят общие анализы крови, в которых наблюдаются признаки воспаления — увеличение количества лейкоцитов, ускорение СОЭ.
Методы терапии
Лечение герпесвируса осуществляют в палате интенсивной терапии в отделении реанимации. Основным лечебным препаратом является Ацикловир. Также применяют другие противовирусные средства (Фамцикловир). Лекарства в больших дозах вводят внутривенно.
Борьба с осложнениями включает назначение антибиотиков широкого спектра действия, чтобы не допустить развития бактериальной инфекции у лежачего больного. Остальная терапия носит симптоматический характер. Назначают капельное введение водно-солевых растворов, глюкозы для поддержания функции мозга, коррекции основного баланса и детоксикации. Постоянно контролируют сердечную деятельность, функцию дыхания, принимают меры для предотвращения отека мозга. При необходимости проводят искусственную вентиляцию легких.
При судорожном синдроме используют противосудорожные препараты, борются с лихорадочным состояние. В период восстановления необходимы нейропротекторы, ноотропы и витамины. В зависимости от степени нарушения функций головного мозга могут потребоваться занятия с логопедом, врачом-реабилитологом. У 1—2% заболевших перенесенное заболевание проходит без последствий. В остальных случаях имеются стойкие остаточные явления.
Герпетическая инфекция у детей: способы передачи, проявление, лечение
Опасность герпетической инфекции в нашем обществе часто недооценивается. Подумаешь, герпес! У него и название «простой» — просто появляется «простуда» на губах. Поболит, да пройдёт. Вон, зубной пастой помазать, чтоб быстрее подсохло и всё. Да, для сильного взрослого организма вирус простого герпеса (герпеса первого типа) не страшен. Местные явления вызывают больше переживаний в связи с косметическим дефектом кожи, чем с ухудшением самочувствия. Но для детей этот самый вирус очень опасен, а для новорождённых — опасен смертельно!
Как передаётся герпетическая инфекция ребёнку?
Дети, как и взрослые, заражаются, контактируя с биологическими жидкостями больного человека, чаще всего — слюной. Считается, что вирус легче проникает через слизистые, особенно, повреждённые. Однако у новорождённых кожа такая тонкая, что не представляет особой преграды для герпеса. Поэтому восторженный поцелуй крохи в пяточку милой тётушкой, являющейся носителем герпинфекции (и даже не подозревающей об этом), способен обернуться, как в случае в Александром, развитием герпетического менингоэнцефалита.
В старину существовал обычай — новорождённых детей до месяца не показывали посторонним людям, чтобы не сглазили. Это суеверие, как мы сейчас понимаем, было спасением для многих малышей от самых разных инфекций, носителями которых выступали пришедшие взрослые.
Вирус герпеса при первом проникновении может вызвать острое заболевание, а может протекать в скрытой (бессимптомной) форме. Человек заразен весь период болезни и долгое время после этого, порой — всю жизнь.
Как проявляется герпинфекция у детей?
Нужно сказать о том, что женщины, переболевшие герпетической инфекцией, передают своему ребёнку антитела, а потому у детей до года герпес проявляется редко. Примерно с года материнские антитела постепенно исчезают и кроха становится восприимчивым к вирусу. Протекать инфекция может в нескольких формах.
- Стоматит. Поражается слизистая оболочка ротовой полости. Течение яркое с высокой температурой, малыш отказывается от еды и питья, что может потребовать госпитализации.
- Кожная. Чаще всего высыпания возникают в районе красной каймы губ, но могут быть в любом месте (особенно у детей раннего возраста). У детей с ослабленным иммунитетом герпетические высыпания могут занимать всю поверхность кожи, а течение инфекции становится крайне тяжёлым, требующим массивного лечения в стационаре, а иногда и в реанимации.
- Глазная. Протекает в виде конъюнктивита, могут поражаться и другие участки глаза. Возникает остро, протекает тяжело, может привести к потере зрения.
- Генитальная. У детей — вторичная. Есть, к примеру, герпес на губе. Малыш поковырял сначала его, а потом промежность почесал. Этого достаточно.
- С поражением нервной системы. Это группа менингитов, энцефалитов и менингоэнцефалитов. Развиваются в большинстве своём у детей до года и сильно ослабленных. У младенцев первого месяца может даже не быть высыпаний на коже, сразу поражается нервная система.
- Висцеральная. Поражаются внутренние органы — легкие, печень. Развивается симптоматика пневмонии или гепатита. Чаще обнаруживается у новорождённых.
Герпетическая инфекция у новорождённых
Новорожденные дети заражаются герпесом от матери, проходя через инфицированные родовые пути, от медперсонала или от родственников при прямом контакте. Начало заболевания всегда острое, с высокой температурой, рвотой, судорогами. Высыпания могут быть на коже и на поверхности внутренних органов. Течение тяжёлое. Лечение только в условиях специализированного стационара. Возможен летальный исход.
Как лечат герпинфекцию у детей?
К огромному сожалению, эффективных противогерпетических средств до сих пор не придумано. Поэтому лечение направлено на подавление вируса герпеса и повышение иммунитета ребёнка.
Самолечение здесь совершенно недопустимо!
Терапией должен заниматься детский инфекционист или вирусолог. Лечение длительное. После перенесённой герпетической инфекции ребёнок должен находиться под диспансерным наблюдением, так как любое снижение иммунитета, вызванное хоть другим заболеванием, хоть стрессом, может вызвать обострение инфекции. Причём обострение герпетической инфекции протекает порой ещё тяжелее, чем её дебют.
Как защитить своего ребёнка от герпетической инфекции?
Методы профилактики герпетической инфекции достаточно простые.
- Не разрешайте целовать вашего ребёнка посторонним людям, пусть они даже являются родственниками.
- Не облизывайте соску или пустышку перед тем как дать её малышу. Особенно, если у вас периодически бывает «простуда» на губах.
- Чаще гуляйте с малышом. Для прогулок выбирайте лесопарковые зоны.
- Не позволяйте ребёнку играть с детьми у которых есть элементы герпеса на теле или стоматит.
- Периодически обрабатывайте игрушки малыша.
- Всегда мойте руки ребёнку после прогулки и после возвращения из детского сада.
- Выделите ребёнку отдельную посуду и столовые приборы, своё полотенце. Эти простые меры позволяют в два раза снизить риск инфицирования малыша герпесом.
- Берегите нервную систему ребёнка, старайтесь организовать его жизнь без излишних стрессов.
- Правильно кормите малыша — рациональное питание, особенно детей раннего возраста, основа их здоровья!
А вы облизывали пустышку, перед тем, как дать её ребёнку, если она упала во время прогулки?
Инородное тело в… ребёнке — что делать?
Пилороспазм и пилоростеноз — когда срыгивания фонтаном!
Герпетическая инфекция — лечение у детей и взрослых
Содержание статьи:
Герпетическая инфекция – это группа инфекционных заболеваний, возбудителем которых является вирус простого герпеса. Особенностью герпетической инфекции является способность инфекционного агента длительное время ничем не проявлять себя, персистируя в нервных ганглиях (вирус герпеса первого типа, как правило, циркулирует в шейных, а вирус герпеса второго типа – в поясничных ганглиях). Заболевание и его рецидивы развиваются только при снижении иммунитета.
Источник: boleznikogi.com
По некоторым данным, к пятилетнему возрасту вирусом простого герпеса инфицируются примерно 85% населения. Антитела к вирусу обнаруживаются практически у 100% взрослых людей. При этом клинические проявления герпетической инфекции у взрослых возникают в 10–20% случаев.
При своевременном правильно подобранном лечении прогноз для жизни благоприятный.
Причины и факторы риска
Возбудителем герпетической инфекции является ДНК-содержащий вирус семейства герпесвирусов, который бывает двух типов:
- вирус простого герпеса 1 типа – преимущественно поражает кожные покровы и слизистые оболочки ротовой полости, носа, глаз, шеи, центральной нервной системы;
- вирус простого герпеса 2 типа – вызывает поражения урогенитального тракта.
Резервуаром инфекции является больной человек или вирусоноситель. Основными путями передачи являются воздушно-капельный, контактно-бытовой, половой, также возможно трансплацентарное заражение и инфицирование во время родов. Кроме того, возможно самозаражение, когда вирус проникает из инфицированных органов и тканей в здоровые. Восприимчивость людей к инфекционному агенту высокая, однако в большинстве случаев наблюдается бессимптомное вирусоносительство. Переходу герпетической инфекции из латентного в манифестное состояние способствуют переохлаждения организма, другие иммунодефицитные состояния, стрессы, лечение некоторыми медикаментозными препаратами (иммунодепрессантами, глюкокортикоидами), воздействие на организм ионизирующего излучения и пр.
Вирус простого герпеса проникает в организм человека через поврежденные кожные покровы и/или слизистые оболочки и быстро размножается в клетках. Вследствие его усиленной репродукции происходит гибель эпителиоцитов с образованием везикулярной сыпи, а затем эрозий и корочек на пораженных участках кожных покровов и слизистых оболочек. После разрешения заболевания вирус сохраняется в организме пожизненно, пребывая в латентной форме в нервных ганглиях.
Вирионы быстро разрушаются под действием высоких температур, ультрафиолетового излучения, действия эфира, формальдегида и фенола, однако длительно сохраняются при низких температурах, устойчивы к оттаиванию и повторному замораживанию, а также к воздействию ультразвука.
Формы заболевания
Герпетическая инфекция может быть врожденной и приобретенной.
В зависимости от локализации патологического процесса выделяют поражение кожных покровов, слизистых оболочек, внутренних органов, глаз, нервной системы и т. д.
В зависимости от степени распространения герпетическая инфекция подразделяется на локализованную, распространенную, генерализованную.
По клиническим признакам заболевание может быть типичным или атипичным.
В зависимости от степени тяжести выделяют легкую, среднетяжелую и тяжелую формы заболевания.
Вирус простого герпеса проникает в организм человека через поврежденные кожные покровы и/или слизистые оболочки и быстро размножается в клетках.
Стадии заболевания
В течении герпетической инфекции выделяют следующие стадии:
- Стадия предвестников.
- Гиперемия.
- Стадия везикул.
- Формирования эрозии.
- Образования корочки.
- Стадия заживления.
Симптомы
Инкубационный период при герпетической инфекции, как правило, составляет от двух дней до двух недель. Начало заболевания может быть как острым, так и постепенным. Рецидивы герпетической инфекции могут развиваться часто – обычно это происходит у иммуноскомпрометированных пациентов, в большинстве же случаев они возникают 1-2 раза в год или реже.
Рецидивирующий герпес кожи является наиболее распространенной формой рецидивирующего герпеса. Основным его клиническим проявлением является везикулярная сыпь, которая обычно локализуется на крыльях носа или в периоральной области. Реже везикулярные высыпания возникают на веках, верхних конечностях, туловище, ягодицах и в области половых органов. Элементы сыпи окружены зоной гиперемии, наполнены серозной жидкостью, которая впоследствии мутнеет. Возникновению высыпаний предшествуют зуд, жжение, гиперемия и локальное уплотнение кожных покровов. Общее состояние пациента при данной форме заболевания остается удовлетворительным. После разрешения сыпи каких-либо следов на коже не остается. При присоединении вторичной бактериальной инфекции высыпания принимают характер гнойных изъязвлений, заживление элементов высыпаний затрудняется, после их разрешения могут формироваться рубцы.
Источник: simptomer.ru
Первичный герпетический гингивостоматит с фарингитом, как правило, дебютирует остро. У больных наблюдаются повышение температуры тела до лихорадочных значений, озноб, боль в горле, гиперемия и отек глотки. На слизистой оболочке ротовой полости, твердом и мягком небе, небных дужках, миндалинах возникают везикулярные высыпания с серозным содержимым. Элементы сыпи изъязвляются с образованием болезненных эрозий, которые затрудняют прием пищи. Отмечаются кровоточивость пораженных слизистых оболочек, повышенная выработка слюны, неприятный запах изо рта. Шейные, нижнечелюстные и подбородочные лимфатические узлы увеличиваются, становятся болезненными при пальпации. Заживление эрозий происходит на протяжении 1–2 недель.
При локализованных формах заболевания достаточно местной терапии.
При развитии герпетического кератоконъюнктивита развивается поражение одного глаза, сопровождающееся регионарной лимфаденопатией. Проявляется в отеке конъюнктивы и склер, пузырьковых высыпаниях на веке. Воспалительное отделяемое носит серозный характер. Иногда данная форма заболевания принимает вид древовидного кератита, что обусловливает развитие пятнистого помутнения роговицы глаза, уменьшение чувствительности роговицы, ухудшение зрения.
Герпес губ проявляется ощущением боли, жжения, зуда в области красной каймы губ с последующим появлением высыпаний, их изъязвлением, образованием корочек. Длительность составляет 1–2 недели.
Источник: популярная-медицина.рф
Поражение внутренних органов принимает вид герпетических пневмоний, панкреатитов, гепатитов, нефритов и т. д., с симптоматикой, свойственной поражению того или иного органа.
Герпетическая инфекция нервной системы принимает вид серозного менингита, энцефалита или их сочетания – менингоэнцефалита. Это одна из самых тяжелых форм заболевания.
Первичный генитальный герпес часто протекает бессимптомно, при этом инфекционный агент длительно сохраняется в канале шейки матки у женщин или уретре у мужчин. Для рецидивирующего генитального герпеса у мужчин характерна везикулярная сыпь на внутреннем листке крайней плоти, а также на головке и теле полового члена. В патологический процесс могут вовлекаться мочеиспускательный канал и мочевой пузырь. Появление высыпаний сопровождается жжением, болевыми ощущениями во время мочеиспускания и полового акта, увеличением регионарных лимфатических узлов. У женщин везикулярная сыпь обычно возникает на бедрах, в области промежности, на больших и малых половых губах, клиторе, во влагалище. Болевые ощущения могут возникать не только непосредственно в месте высыпания, но и в нижней части живота, пояснице, крестцовой области.
Генитальный герпес может приводить к патологиям беременности и родов.
На фоне иммунодефицитных состояний, а также у новорожденных герпетическая инфекция может принимать генерализованную форму, характеризующуюся тяжелым течением. Заболевание сопровождается интоксикацией организма, обильными высыпаниями на кожных покровах и слизистых оболочках ротовой полости, глотки и пищевода, перианальной области, увеличением размеров печени и селезенки (гепатолиенальный синдром), полиаденопатией. У пациентов возникают диспепсические расстройства, судороги. Данная форма заболевания длится от нескольких дней до 2-3 недель. В наиболее тяжелых случаях у пациентов могут развиваться пневмония, прогрессирующий эзофагит, колит, неврологические нарушения.
Герпетическая экзема является одной из форм генерализованного герпеса, которая обычно развивается у детей на фоне нейродермита или экземы. У пациентов выражены признаки интоксикации организма, появляется диффузная сыпь, которая напоминает высыпания при сифилисе (имеет пупкообразное вдавление, может принимать сливной характер, после ее разрешения на кожных покровах могут оставаться рубцы), развивается местный отек, увеличиваются лимфатические узлы.
Читайте также:
7 народных средств, помогающих избавиться от герпеса на губах
10 мифов об инфекциях, передающихся половым путем
9 инфекций, укрощенных вакцинами
Диагностика
Диагностика герпетической инфекции основывается на клинических признаках заболевания: характерные везикулярные высыпания, увеличение регионарных лимфатических узлов в сочетании с признаками общей интоксикации организма. Для уточнения диагноза прибегают к лабораторным исследованиям.
При подозрении на герпетическую инфекцию проводятся лабораторные исследования методами полимеразной цепной реакции, иммуноферментного анализа в парных сыворотках, реакции связывания комплемента, непрямой иммунофлюоресценции. При этом в пользу первичной герпетической инфекции свидетельствует нарастание титра IgM в 4 и более раз, о наличии рецидивирующей герпетической инфекции говорит четырехкратное нарастание титра IgG.
Обнаружение и идентификация инфекционного агента может проводиться при помощи вирусологического исследования содержимого везикул, смывов носоглотки, соскобов эрозий, а также крови, мочи, спинномозговой жидкости, эякулята, а в случае летального исхода – биоптатов мозга. Вирус выращивается в куриных эмбрионах или в культурах тканей, однако данный вид исследования не дает представления об активности инфекционного процесса.
При генерализованной форме заболевания проводят иммунологическое обследование, тест на ВИЧ-инфекцию.
Дифференциальная диагностика проводится с везикулезными дерматозами, ветряной оспой, гингивостоматитом и язвами половых органов иной этиологии.
По некоторым данным, к пятилетнему возрасту вирусом простого герпеса инфицируются примерно 85% населения. Антитела к вирусу обнаруживаются практически у 100% взрослых людей.
Лечение герпетической инфекции
Лечение герпетической инфекции подбирается в зависимости от формы и тяжести заболевания.
При отсутствии осложнений терапия проводится в амбулаторных условиях. Госпитализация показана в случае тяжелого течения заболевания, при генерализованных формах, в случае развития осложнений, особенно со стороны нервной системы, а также при герпетическом поражении глаз.
При локализованных формах заболевания достаточно местной терапии. Применяются холодные компрессы с препаратами, обладающими противовирусной активностью. При присоединении вторичной бактериальной инфекции применяют местные антибактериальные препараты. Курс лечения противовирусными препаратами при первичном герпесе длится до 10 дней. В случае частых рецидивов лечение более длительное, до года. В периоды ремиссии таким больным показан прием иммуномодуляторов, растительных адаптогенов, иногда – вакцинотерапия, физиотерапия (магнитотерапия, УФО-терапия, инфракрасное излучение, высокочастотная терапия).
При выраженном болевом синдроме назначают препараты из группы нестероидных противовоспалительных средств.
При тяжелом течении герпетической инфекции, а также в случае устойчивости к проводимому лечению прибегают к внутривенному лазерному облучению крови.
Пациентам показана витаминотерапия (особенно витамины В1, В6, В12), рекомендовано соблюдение щадящей диеты и обильное питье.
Возможные осложнения и последствия
Герпетическая инфекция может осложняться поражениями центральной и периферической нервной системы, поражением суставов и внутренних органов, генерализацией инфекционного процесса с летальным исходом. Герпетическое поражение глаз может становиться причиной слепоты. Генитальный герпес может приводить к патологиям беременности и родов.
Для предупреждения развития врожденной герпетической инфекции у детей женщинам в период беременности рекомендуется исключить контакты с людьми, страдающими герпесом, избегать массового скопления людей
Прогноз
При своевременном правильно подобранном лечении прогноз для жизни благоприятный.
При развитии герпетической инфекции с поражением центральной нервной системы, а также при наличии у пациента синдрома приобретенного иммунодефицита прогноз, как правило, неблагоприятный. Существует высокий риск летального исхода или развития тяжелых осложнений со стороны центральной нервной системы.
При внутриутробном инфицировании плода прогноз зависит от срока беременности, на котором произошло заражение плода. Инфицирование плода в первом триместре беременности, как правило, приводит к его гибели и прерыванию беременности, а если этого не случится – к появлению пороков развития разной степени тяжести.
Профилактика
В целях профилактики развития герпетической инфекции рекомендуется:
- своевременное обращение за медицинской помощью при любых кожных заболеваниях;
- избегание тесных контактов с пациентами с герпетической инфекцией в период обострения;
- избегание случайных незащищенных половых контактов;
- укрепление защитных сил организма;
- отказ от вредных привычек;
- соблюдение правил личной гигиены.
Для предупреждения развития врожденной герпетической инфекции у детей женщинам в период беременности рекомендуется исключить контакты с людьми, страдающими герпесом, избегать массового скопления людей, своевременно становиться на акушерский учет, полноценно питаться, избегать психоэмоционального и физического перенапряжения.
Видео с YouTube по теме статьи:
герпетическая инфекция у детей симптомы — 25 рекомендаций на Babyblog.ru
Специфика герпеса как болезни заключается в том, что дети заражаются им значительно чаще взрослых. Причина здесь — в широкой распространённости вируса: даже если герпеса нет у родителей и ближайших родственников, уже в возрасте двух-трёх лет ребёнок невольно столкнётся с переносчиком. А сколько малышей заражается от больных матерей при беременности или после родов!
Сразу нужно сказать: чрезмерно оберегать от заражения ребёнка с нормальной иммунной системой и состоянием здоровья, создавая для него стерильные условия, нельзя. Организм человека умеет вырабатывать пожизненный иммунитет практически ко всем типам герпеса, и стоит ребёнку один раз болезнь перенести, и на всю оставшуюся жизнь он уже будет надёжно защищён.
Важно только, чтобы это первое заражение прошло легко и без осложнений. И тут уже нужно знать специфику разных типов вирусов и их влияние на организм ребёнка.
Типы герпеса, встречающиеся у детей
Из более чем 200 типов герпесвирусов наиболее распространёнными у человека являются 6 типов. Дети заражаются ими так же легко, как и взрослые, и потому во многих случаях переболевают соответствующими заболеваниями в младшем возрасте. К этим вирусам относятся:
- вирусы герпеса 1 и 2 типов, которые приводят ко всем известным высыпаниям в виде прозрачных пузырьков в том месте, через которое произошло заражение. Дети чаще всего заносят вирус через рот с немытыми руками, предметами обихода и некоторыми продуктами питания. Потому у них симптомы простого герпеса чаще всего оказываются локализованными на губах.
- Вирус герпеса 3 типа, называемый по латыни Varicella zoster. Вызывает ветрянку, которая у уже переболевших ею людей в редких случаях сменяется время от времени рецидивирующим опоясывающим лишаём.
- Вирус герпеса 4 типа, или вирус Эпштейна-Барр, являющийся причиной развития инфекционного мононуклеоза. По статистике, к 13 годам этим вирусом инфицируется до половины детей, болезнь у которых протекает в смазанной или бессимптомной форме. Страшным последствием заражения этим вирусом является лимфома Беркитта, которой болеют дети в странах экваториальной Африки.
- Вирус герпеса 5 типа, ещё именуемый цитомегаловирусом. Его особенностью является в большинстве случаев бессимптомное протекание инфекции и отсутствие каких-либо последствий заражения, из-за чего подавляющее большинство людей — и детей в том числе — являются переносчиками его.
- Вирус герпеса 6 типа, очень известный педиатрам тем, что вызывает внезапную экзантему. Её очень часто путают с краснухой, за что она и получила своё второе название — псевдокраснуха.
Несмотря на то, что все эти вирусы широко распространены у детей, наибольшее количество неприятностей доставляют первые три типа. Мало того, что вызываемые ими болезни характеризуются яркой симптоматикой, так ещё и у детей зачастую возникают различные осложнения в виде стоматита, гингивита, менингита, энцефалита и других болезней.
Такие осложнения проявляются чаще всего после перенесения детьми первичной инфекции, рецидивы же обычно значительно менее опасны. Да и первичное заражение герпесом вызывает осложнения обычно только при ослабленной иммунной системе у ребёнка.
Из всех герпесных инфекций каждая имеет свои специфические клинические проявления и особенности при заражении ими ребёнка, и потому заслуживают подробного отдельного описания. Сейчас же мы остановимся на простом герпесе у детей, вызываемом вирусами герпеса 1 и 2 типов.
Симптомы герпеса у детей
Симптомы герпеса у детей очень похожи на таковые у взрослых, но чаще всего оказываются выражены значительно более ярко. Многое здесь зависит от возраста, в котором заразился ребёнок.
При заражении ребёнка в первые дни или даже часы после рождения обычно говорят про неонатальный герпес, характеризующийся особой симптоматической картиной и спецификой протекания.
У детей же более позднего возраста симптомы герпеса проявляются несколько иначе. Так, на первой, продромальной стадии не всегда можно понять, что у ребёнка начинается именно герпес. В это время ребёнок становится менее подвижным, у него повышается температура, он испытывает сильное недомогание и слабость. Зачастую на этом этапе появляются головные боли и воспаления горла, являющиеся признаком герпангины. Такие симптомы легко принять за простудное заболевание и начать бороться не с той инфекцией.
На следующей стадии на губах и около них, в полости рта, иногда вокруг глаз, у ребёнка появляются красные зудящие высыпания. По мере увеличения их интенсивности возрастает сила зуда, переходящего затем в боль.
Далее на высыпаниях появляются прозрачные пузырьки, наполненные бесцветной жидкостью. По внешнему виду они идентичны таким же везикулярным высыпаниям у взрослых, но располагаются на большей площади и могут быть значительно сильнее выражены. При развитии у ребёнка герпесных гингивита и стоматита пузырьки появляются не только на наружных кожных покровах, но и в полости рта — на слизистых оболочках, миндалинах, языке и дёснах. При этом на дёснах они выглядят как маленькие белые точки, не менее болезненные, чем везикулы в других местах.
Со временем эти пузырьки становятся непрозрачными, и жидкость в них начинает напоминать гной. Всё это время ребёнка беспокоит сильная боль, при герпесной ангине — проблемы с глотанием пищи. Маленькие дети могут при тяжёлом протекании герпеса много кричать и очень плохо спать.
На следующей стадии пузырьки лопаются, из них вытекает жидкость, в которой кишат вирусные частицы, их в буквальном смысле миллиарды, и на месте каждого пузырька появляется маленькая язвочка. Она быстро покрывается коркой и в таком виде перестаёт беспокоить ребёнка.
Последняя стадия — стадия заживления. Кожа на месте язвочек восстанавливается, струпья обсыпаются и следов герпеса не остаётся.
Примерно такими же симптомами характеризуется неонатальный герпес, который, однако, имеет и свою специфику.
Неонатальный герпес: основные симптомы и способы диагностики
Неонатальный герпес у детей часто называется ещё врождённым. Во многих случаях дети заражаются герпесом во время самих родов или в первые часы после них, и симптомы болезни проявляются у них в первые дни жизни. Тяжесть симптомов и протекания болезни у них зависит от сроков заражения.
Наиболее тяжелы последствия заражения плода на ранних и средних сроках беременности: в этом случае у ребёнка может развиваться гидро- и микроцефалия, эпилепсия, ДЦП, цирроз печени, гепатит, поражения лёгких и глаз.
В случае если ребёнок оказывается заражённым непосредственно при родах или вскоре после них, у него можем развиваться одна их трёх форм неонатального герпеса:
- Локализованная форма, характерная примерно для 20-40% новорожденных с неонатальным герпесом. При ней обычно поражаются кожные покровы и слизистые оболочки глаз и рта. При ней генерализованных симптомов обычно не бывает, но на коже появляются единичные или сгруппированные везикулярные элементы. Чаще всего появление пузырьков происходит через неделю-две после рождения. Ещё через две недели при проведении правильного лечения они полностью заживают, не оставляя после себя следов.
- Генерализованная форма, при которой наблюдается полный спектр симптомов, характерных для герпеса: первоначальное повышение температуры, вялость, срыгивания, одышка и апноэ, цианоз и симптомы пневмонии. Очень часто в патологический процесс вовлекаются надпочечники и печень. Эта форма герпеса проявляется в 20-50% случаев, при этом у пятой части младенцев регистрируются генерализованные симптомы без последующих высыпаний на коже.
- Поражающая форма, характеризующаяся поражениями нервной системы. При ней характерно развитие энцефалита, менингоэнцефалита, наблюдающееся в 30% случаев, а при антенатальном заражении плода возможно развитие микроцефалии, гидроцефалии, а также появление внутричерепных кальцификатов. Проявление инфекции носит генерализованный характер и характеризуется дрожью, судорогами, ликвором, снижением аппетита ребёнка, цитозом.
Как правило, инкубационный период при заражении ребёнка при родах длится от двух до тридцати дней, и именно по его окончании появляются симптомы заболевания.
Пути заражения детей герпесом
Заражение ребёнка герпесом в большинстве случаев происходит при общении его со сверстниками или взрослыми, являющимися носителями вируса.
В очень многих случаях заражение ребёнка происходит от матери во время рецидива у неё герпеса. Особенно это актуально для детей грудного возраста: в этот период крайне тяжело соблюсти все меры предосторожности для защиты ребёнка от герпеса. К тому же, именно на этом этапе сама мать достаточно часто ограничивает свой рацион, что приводит к гиповитаминозам, снижению иммунитета и возникновению рецидива болезни.
В любом случае, каждый переносчик вируса даже в латентной фазе может быть источником заражения. Поэтому прямой контакт ребёнка с человеком, который когда-либо болел герпесом, является рисковой ситуацией.
Кроме прямого контакта заразиться герпесом ребёнок может следующими способами:
- бытовым путём, используя общую посуду, еду или одежду
- воздушно-капельным путём, когда рядом с ним человек с рецидивом герпеса на губах чихает или громко разговаривает
- от матери при родах или беременности.
Последний способ передачи вируса наиболее актуален в том случае, если мать заражается герпесом первый раз во время беременности. Тут риск заражения плода довольно высок, и такое заражение чревато выкидышем.
По статистике, из 100 тысяч новорожденных, матери которых не имеют иммунитета к вирусу простого герпеса и заразились впервые во время беременности, 54% малышей рождаются с врождённым герпесом. Если же у матери имеется иммунитет к одному из двух типов вирусов герпеса, то это значение уменьшается до 22-26% малышей на 100 тысяч новорожденных.
Рецидив герпеса у матери при вынашивании ребёнка тоже может привести к заражению его, однако в этом случае реже проявляются серьёзные последствия, поскольку плод оказывается защищённым материнским иммунитетом.
Врождённый иммунитет ребёнка к герпесу
Если до беременности мать успела заразиться вирусом простого герпеса, то с большой вероятностью её ребёнку до полугодовалого возраста ничего не угрожает. У матери с нормальным иммунитетом после первого знакомства с вирусом герпеса (пусть даже оно прошло в её детстве) иммунная система вырабатывает специфические к этому вирусу антитела, которые при повторной встрече с вирусом быстро и надёжно его уничтожают.
Эти антитела называются иммуноглобулинами, обозначающимися обычно Ig. Против вирусов герпеса вырабатываются Ig классов М и G. Именно их ищут в крови при диагностике герпеса.
Из всех иммуноглобулинов через трансплацентарный барьер благодаря своим малым размерам успешно проникают только IgG. Они и создают у плода иммунитет против герпеса, с которым даже новорожденный малыш будет для вируса неуязвим.
Однако срок жизни этих антител — всего несколько месяцев, и спустя примерно полгода их в организме ребёнка уже не остаётся. Тогда он и становится восприимчивым к герпесу. Об этом свидетельствует и статистика: пик заболевания первичной инфекцией у детей приходится на 8-13-й месяц жизни.
Важно и то, что антитела передаются ребёнку вместе с молозивом и молоком матери. Чем дольше, следовательно, мать будет кормить ребёнка грудным молоком, тем дольше обеспечит ему защиту о герпетической инфекции.
Соответственно, если во время беременности мать заражается герпесом впервые, вирус поражает как её ткани, не причиняя, впрочем, ей слишком больших неприятностей, так и ткани и системы органов плода, что и является зачастую причиной многих осложнений и нарушений в его развитии.
Осложнения герпеса у детей
Вообще для детей опасен даже не сам герпес, но его осложнения. Именно они могут приводить к серьёзным нарушениям функций отдельных органов, а иногда — даже к инвалидности и летальному исходу.
Среди наиболее распространённых и опасных осложнений герпеса у детей можно выделить следующие:
- Энцефалит и менингоэнцефалит, развивающиеся как у новорожденных, так и у детей старшего возраста. Без лечения такие формы летальны в 90% случаев, а при нормальном лечении — в 50%.
- ДЦП, развивающийся как ответ на тяжёлую форму протекания инфекции у новорожденных при отсутствии лечения.
- Заболевания глаз: кератоконъюнктивит, иридоциклит, эрозия роговицы, эписклерит, хориоретинит, увеит.
- ДВС-синдром.
- Стоматит и гингивит, зачастую развивающиеся в качестве клинической формы герпеса
- Поражения печени, иногда — вплоть до гепатитов.
- Герпангина и воспаления гландов.
В целом при тяжёлых формах герпеса у детей характерно поражение именно нервной системы, поэтому наиболее опасными являются энцефалиты, эпилепсия и развитие ДЦП. Важно то, что генерализованные формы герпеса у детей на ранних стадиях часто путают с другими инфекциями, что приводит к задержке в лечении и упусканию сроков борьбы с болезнью. Именно поэтому своевременная диагностика герпеса у детей имеет первоочередную важность.
Диагностика герпеса у детей
Говоря про диагностику неонатального герпеса, необходимо в первую очередь сказать про планомерное и непрерывное отслеживание состояние матери в период беременности.
Регистрация на этом этапе рецидива герпеса или первичной инфекции позволит в будущем, при появлении у ребёнка соответствующих осложнений, максимально быстро установить правильную их причину.
Важным методом диагностирования герпеса является осмотр ребёнка на предмет выявления у него характерных высыпаний. Кроме того, плач ребёнка и отказ его от пищи может быть результатом поражения десен и слизистых поверхностей рта.
Достаточно чёткими признаками герпеса являются также судороги непонятного происхождения или сепсис, не проходящий при целенаправленной борьбе с бактериальными инфекциями.
Дополнительно к симптоматической диагностике необходимо проводить инструментальные и лабораторные исследования:
- «золотой стандарт», основанный на культивировании вируса из различных жидкостей и слизистых субстанций организма ребёнка и отличающийся высокими чувствительностью и специфичностью
- электронная микроскопия
- иммунофлюоресцентный метод и прямое обнаружение вируса в жидкости везикул
- полимеразная цепная реакция
- исследование патологий плаценты, состояния сердца, печени ребёнка, томография головного мозга.
В большинстве случаев при появлении пузырьковых высыпаний дальнейшая диагностика герпеса уже не требуется, и необходимо как можно скорее приступать к лечению болезни.
Лечение герпеса у детей: медицинские препараты, народные средства, схемы лечения
При лечении герпеса у детей крайне важно отдавать себе отчёт в том, что даже локализованная форма герпеса без должной борьбы с ней грозит перерасти в генерализованную инфекцию.
При появлении любых внешних симптомов герпеса у новорожденных детей или детей старшего возраста необходимо проведение антивирусной терапии, например, с помощью Ацикловира. Его вводят в организм внутривенно в количестве 45 мг на килограмм массы тела ребёнка в сутки. Если инфекция генерализованная или имеются симптомы менингоэнцефалита, дозу необходимо повысить до 60 мг/кг в сутки.
Сроки лечения для локализованной и генерализованной форм составляют, соответственно, 14 и 21 день.
Необходимо помнить, что энтеральное введение Ацикловира часто бывает неэффективным.
Сами участки высыпаний на коже ребёнка следует обрабатывать мазями Ацикловир или Зовиракс 3-4 раза в сутки.
Если у ребёнка в результате заболевания началось поражение глаз и окологлазных оболочек, прописывается обработка их 3% раствором Видарабина, 1% раствором Йоддиоксиуридина, или 2% раствором Трифлуридина.
Очень эффективны при борьбе с герпесной инфекцией у детей иммуноглобулины Пентаглобин, Сандоглобин, Интраглобин, Цитотек, Октагам. Они являются прямыми уничтожителями вируса в организме и потому широко используются при лечении генерализованной инфекции. Зачастую используются интерфероны — Виферон по 150000 МЕ 1 раз в сутки ректально на протяжении 5 дней — и антибиотики для подавления активизирующей микрофлоры.
Параллельно должна проводиться терапия ребёнка по поддержанию жизненно важных функций его организма.
Из народных средств для лечения герпеса у детей применяют отвары и настои зверобоя и солодки. Они способствуют скорейшему заживлению язвочек на месте высыпаний.
Не стоит опасаться проникновения вируса простого герпеса в молоко матери при рецидиве у неё болезни. Даже при лечении ребёнка необходимо продолжать грудное вскармливание. Исключительными из этого правила случаями являются ситуации, когда при рецидиве герпеса у матери высыпания находятся на груди.
Профилактика детского герпеса
Профилактика герпеса у детей различается в зависимости от самой формы болезни.
Профилактика неонатального герпеса заключается в своевременном выявлении герпесной инфекции у матери, контроль состояния её здоровья и наблюдения за состоянием родовых путей, вульвы и промежности.
Если проявление герпеса у матери имело место до 36 недели срока, необходимо проведение противовирусной терапии матери Ацикловиром до рождения ребёнка. Это обеспечит возможность естественных родов.
Если же первый эпизод герпеса имел место у матери позже 36 недели, для профилактики герпеса у ребёнка необходимо проведение кесарева сечения.
В дальнейшем главным принципом профилактики детского герпеса будет регулярное и возможно более долгое кормление ребёнка грудью. Важно защищать ребёнка от контактов с людьми с явными симптомами герпеса, а при наличии их у матери — избегать целовать ребёнка. При необходимости контакта с малышом мать с рецидивирующим герпесом должна одевать ватно-марлевую повязку и тщательно мыть руки.
Если же ребёнок уже переносил герпес, лучшей профилактикой повторного обострения болезни будет правильный, обильный и наполненный витаминами рацион, активный образ жизни и частое пребывание на свежем воздухе. А при возникновении у ребёнка любых заболеваний необходимо максимально быстро их вылечивать, поскольку даже простые ангины сильно подрывают иммунитет и способствуют рецидиву герпеса.
И помните: чем более здоровый образ жизни ведёт ребёнок, тем надёжнее он защищен от герпеса. Поэтому спорт, закалка и свежий воздух всегда будут самыми надёжными защитниками его от этой распространённой болезни.
Желаем вам и вашему ребенку здоровья!
Источник: http://www.herpes911.ru/gerpes-u-detej.html
лечение (местное, препаратами, народными средствами), формы, симптомы, причины, осложнения (острый, хронический)
Герпетический стоматит у детей относится к острым инфекционным заболеваниям полости рта вирусной природы. Чаще всего данная патология заканчивается полным выздоровлением, но иногда (при распространении инфекции) развиваются опасные осложнения в виде энцефалита и поражения глаз. Наиболее часто стоматит диагностируется у детей младше 3 лет.
Герпетический стоматит у детей относится к острым инфекционным заболеваниям полости рта вирусной природы.
Симптомы
Герпесный стоматит у ребенка протекает остро. Инкубационный период варьируется от 2 дней до 2 недель. Вначале заболевания появляются следующие симптомы:
- снижение аппетита;
- нарушение сна;
- капризность;
- беспокойство;
- усиленное слюноотделение;
- тошнота;
- рвота;
- увеличение лимфатических узлов в области шеи и нижней челюсти.
Вначале заболевания появляется тошнота.
Эти признаки соответствуют продромальному периоду. Затем появляются симптомы интоксикации. Температура тела при стоматите повышается до +39…+40ºC. Общее состояние больных детей резко ухудшается. Стоматит часто протекает под маской ОРВИ или гриппа. При нем тоже наблюдаются катаральные явления в виде насморка, кашель и признаки воспаления конъюнктивы глаз (подробнее читайте тут).
Часто воспаляются десны. При этом детей беспокоят жжение и боль во рту. При осмотре обнаруживаются припухлость десен и их покраснение. Изменяется их рельеф.
Высыпания появляются в разгар стоматита.
Они представлены мелкими, сгруппированными или одиночными везикулами (пузырьками).
Их диаметр составляет 2-3 мм. Пузырек содержит серозную жидкость. Через несколько дней везикулы самостоятельно вскрываются. На их месте образуются болезненные афты (мелкие язвочки с налетом) или эрозии. При герпетическом стоматите у детей может поражаться вся слизистая оболочка ротовой полости. Сыпь возникает на небе, языке, деснах и щеках. Нередко в процесс вовлекаются губы.
Высыпания появляются в разгар стоматита. Они представлены мелкими, сгруппированными или одиночными везикулами.
Особенностью герпетического афтозного стоматита является то, что сыпь болезненная. Это затрудняет прием пищи. Пузырьки беспокоят на протяжении 3-4 дней. Затем состояние детей улучшается. Эрозии и афты исчезают, не оставляя после себя рубцов. У многих детей стоматит протекает волнообразно с несколькими периодами сыпи.
Формы
Заболевание протекает в легкой, средней или тяжелой форме. В первом случае терапия может проводиться в амбулаторных условиях. При тяжелом стоматите ребенка необходимо госпитализировать в инфекционное отделение. Выделяют 2 формы заболевания: острую (первичную) и хроническую рецидивирующую. Различают также осложненный и неосложненный герпетический стоматит.
При тяжелом стоматите ребенка необходимо госпитализировать в инфекционное отделение.
Причины
Возбудителем заболевания является вирус герпеса 1 типа. Инфицирование происходит воздушно-капельным, контактно-бытовым или вертикальным путем. Возможна передача возбудителя инфекции через посуду, полотенца, зубные щетки и поцелуи. Дети часто заражаются через игрушки и грязные руки, которые берут в рот. Способствуют развитию болезни:
- снижение общего иммунитета;
- воздействие низких температур;
- стресс;
- контакт с кашляющими и чихающими людьми;
- недостаток витаминов;
- плохое питание;
- частые ОРВИ.
Способствуют развитию болезни стресс.
Стоматит чаще развивается весной и осенью.
Лечение герпесного стоматита у детей
При отсутствии осложнений терапия больных детей старше 2 лет проводится в домашних условиях. Требуется консультация стоматолога или пародонтолога. Предварительно для исключения другой патологии (герпесной ангины, иных форм стоматита) проводятся лабораторные тесты (полимеразная цепная реакция, иммуноферментный анализ).
Терапия должна быть комплексной. Она включает в себя:
- обильное, теплое питье;
- соблюдение диеты;
- изоляцию больного ребенка;
- пользование отдельными посудой и полотенцами;
- применение симптоматических лекарств;
- прием этиотропных препаратов;
- повышение иммунитета;
- использование заживляющих средств;
- физиопроцедуры.
Терапия должна быть комплексной. Она включает в себя повышение иммунитета.
При воспалении десен или неба нужно отказаться от горячей и холодной пищи, специй и острых блюд. Еда не должна раздражать слизистую полости рта. Блюда рекомендуется есть полужидкими. Терапия стоматита должна быть общей и местной. При температуре выше 38ºC назначаются жаропонижающие (Панадол, Эффералган, Калпол). Маленьким детям антипиретики рекомендуется давать в форме суспензии.
При сильной боли может назначаться Ибупрофен. Данный препарат не применяется для детей младше 6 лет. Для устранения отека и жжения во рту назначаются антигистаминные лекарства (Клемастин, Цетрин, Зодак, Лоратадин). В случае частых рецидивов стоматита на фоне снижения сопротивляемости организма показаны средства, повышающие иммунитет (лизоцим, гамма-глобулин).
В фазу ремиссии (выздоровления) полезны физиопроцедуры (электрофорез, ультрафиолетовое и инфракрасное облучение). Больным детям назначаются поливитамины. В случае нагноения пузырьков и присоединения бактериальной инфекции могут применяться системные антибиотики широкого спектра.
В фазу ремиссии (выздоровления) полезно ультрафиолетовое облучение.
Местное лечение
При терапии стоматита широко применяются местные лекарства. К ним относятся ранозаживляющие гели, растворы для полоскания горла, мази и протеолитические ферменты. Часто назначаются Стоматидин, Гексорал и Стопангин. Данные антисептики выпускаются в форме раствора для полоскания и аэрозоля. При стоматите можно полоскать рот раствором Фурацилина.
При данной патологии эффективны Виферон и Оксолиновая мазь. При тяжелом течении герпетического стоматита назначается раствор Химотрипсина или Трипсина. Эти средства позволяют очистить слизистую полости рта от некротических масс. При стоматите применяются заживляющие средства. К ним относятся:
- Солкосерил.
- Масло облепихи.
- Масло шиповника.
- Спрей на основе прополиса.
Эти средства используются во время эпителизации эрозий.
Противовирусные препараты
С целью подавления активности вируса простого герпеса проводится системная этиотропная терапия. Применяется Ацикловир-Акрихин и Зовиракс. Нередко назначается Интерферон. Лекарства на основе ацикловира блокируют синтез ДНК микробной клетки, что приводит к гибели вируса.
Данные препараты могут вызывать нежелательные эффекты в виде диспепсии (тошноты, рвоты, боли в животе, нарушения стула), изменения показателей крови и мочи, неврологических симптомов и аллергической реакции. Если выявлен герпетический стоматит у детей, то противовирусные лекарства рекомендуется назначать на ранних стадиях.
Зовиракс применяется с целью подавления активности вируса простого герпеса.
Народные средства
При герпесе можно полоскать рот народными средствами. К ним относятся:
- отвар ромашки аптечной;
- календула;
- йодный раствор;
- листья эвкалипта;
- сок каланхоэ;
- шалфей.
При герпетической инфекции у детей широко используются такие растения, как калина, мелисса, клевер, клюква, алоэ и чистотел. С целью повышения иммунитета рекомендуется есть продукты, богатые аскорбиновой кислотой (цитрусовые, капусту, черную смородину, красный перец). Для ускорения заживления слизистой полости рта употребляются продукты, содержащие много витамина A (зелень, морковь, абрикосы, шиповник, томаты).
Сколько длится
Герпесный стоматит у детей продолжается 7-14 дней. У ослабленных малышей он способен затягиваться. Даже при правильной терапии возможно повторное появление сыпи, т. к. возбудитель годами сохраняется в организме. Такие дети становятся бессимптомными носителями инфекции. Сократить сроки выздоровления можно путем приема системных противовирусных лекарств.
Герпесный стоматит у детей продолжается 7-14 дней.
Возможные осложнения
При возрасте ребенка 2-3 года заболевание чаще всего протекает в легкой форме. Реже диагностируется стоматит средней тяжести. Иногда возникают следующие осложнения:
- поражение глаз по типу конъюнктивита;
- воспаление вещества головного мозга;
- генерализация инфекции.
В первом случае вирус попадает на слизистую глаз. Появляются такие симптомы, как слезотечение, зуд, покраснение и серозные выделения. Вначале поражается 1 глаз, а затем в процесс вовлекается второй. Иногда герпетический конъюнктивит проявляется светобоязнью и чувством присутствия инородного тела.
Опасность для ребенка представляет энцефалит. При нем вирус простого герпеса проникает в вещество головного мозга. Для данной патологии характерны: тошнота, рвота, головная боль, нарушение сознания, головокружение, возбуждение, двигательные и чувствительные расстройства.
Опасность для ребенка представляет энцефалит. При нем вирус простого герпеса проникает в вещество головного мозга.
Опасным осложнением стоматита является генерализация инфекции. Это может стать причиной сепсиса и поражения внутренних органов. Подобное осложнение развивается редко и только у ослабленных детей.
Особенности течения и лечения герпеса во рту у взрослых.
Острый герпетический стоматит
Острая форма герпетического стоматита чаще всего развивается у детей первых лет жизни. Это результат первой встречи ребенка с вирусом простого герпеса. На него иммунная система реагирует бурно, на фоне чего возникает интоксикация организма. Для острой формы заболевания всегда характерна сыпь. Разновидностью острого герпеса является афтозный стоматит. Его лечение нередко проводится в стенах больницы.
Хронический рецидивирующий
Хроническая рецидивирующая форма заболевания практически никогда не развивается у детей первого года жизни. Причина – наличие врожденного (материнского) иммунитета. Данная форма стоматита отличается частыми обострениями и стертой клинической картиной. Рецидивы возникают с частотой до 10-12 случаев в год. Вирус активизируется при иммунодефиците. Общее состояние больных может оставаться в норме.
Мнение доктора Комаровского
Педиатр Комаровский делает акцент на том, что стоматит является заразным заболеванием. Вирус легко передается от больного человека здоровому. Доктор не рекомендует использовать при терапии детей красители. По его словам, нужно избегать употребления соков цитрусовых. После приема пищи рекомендуется полоскать рот. Для уменьшения болезненности нужно использовать гели с анестетиком для местного воздействия.
Как лечить проявления герпеса на деснах? Подробнее читайте тут.
Причины, симптомы и варианты лечения
Проверено с медицинской точки зрения Drugs.com. Последнее обновление: 1 июня 2020 г.
Что такое генитальный герпес?
Генитальный герпес — это инфекция, передающаяся половым путем, которая может вызывать волдыри и кожные язвы в области гениталий и ануса. Это может быть вызвано одним из двух типов вируса простого герпеса, HSV-1 или HSV-2. HSV-2 является более частой причиной. ВПГ-1 чаще вызывает язвы на лице и во рту.
ВПГ передается от человека к человеку через поцелуи и кожный контакт, а также через вагинальный, оральный или анальный половой акт.Зараженный человек часто передает вирус, когда видны волдыри или язвы на коже, но вирус также может распространяться, когда отсутствуют какие-либо симптомы или язвы на коже. Вирус герпеса может передаваться людьми, которые не знают, что они инфицированы.
У беременной женщины с инфекцией ВПГ (обычно ВПГ-2) вирус может передаваться ребенку во время родов, вызывая инфекции кожи, рта, легких или глаз новорожденного. Если вирус герпеса распространяется через кровоток ребенка, он может вызвать серьезные инфекции мозга и других жизненно важных органов.
Симптомы
У многих людей с генитальной герпетической инфекцией симптомы отсутствуют. Когда появляются симптомы, они могут включать:
- Зуд, жжение, болезненность и небольшие волдыри в области гениталий или ануса
- Маленькие язвы (кожные язвы) при разрыве волдырей
- Местная боль, если моча касается язв половых органов
- Увеличенные или болезненные лимфатические узлы (опухшие железы) в паху
- Головная боль, жар, мышечные боли и общее недомогание
Менее распространенные проблемы, связанные с гениальным герпесом, включают:
- Задержка мочи.Затрудненное мочеиспускание, когда вирус поражает нервы мочевого пузыря
- Энцефалит. Инфекция герпеса, которая распространилась на мозг, вызывая головную боль, жар, спутанность сознания, а иногда и судороги.
- Менингит. Воспаление оболочки головного мозга. Это может быть рецидивирующее заболевание, известное как менингит Молларета.
- Проктит. Воспаление прямой кишки или ануса, которое может сопровождаться болью, кровотечением, жаром и ознобом, обычно связанное с незащищенным анальным сексом.
Первый эпизод симптомов герпеса обычно имеет наихудшие симптомы. Когда симптомы развиваются, они могут возникать от нескольких дней до нескольких недель после контакта с инфицированным человеком, но иногда у инфицированного человека симптомы могут отсутствовать в течение многих лет. Почти у всех с симптомами генитального герпеса будет хотя бы один рецидив. У людей с повторными эпизодами герпеса симптомы могут быть вызваны физическим или эмоциональным стрессом.
У новорожденных, инфицированных герпесом примерно во время родов, симптомы обычно развиваются через 5–9 дней после рождения.Симптомы могут включать волдыри на коже, глазах и во рту. Если вирус распространяется через кровоток ребенка в мозг, это может вызвать сонливость или раздражительность, а также судороги. Вирус также может распространяться на печень, легкие и другие органы ребенка, вызывая диссеминированное (широко распространенное) заболевание. Герпес у новорожденного может быть вызван либо ВПГ-1, либо ВПГ-2, но ВПГ-2 имеет тенденцию вызывать более тяжелое заболевание.
Диагностика
Ваш врач может заподозрить у вас генитальный герпес на основании вашего сексуального анамнеза, симптомов и результатов медицинского обследования.Ваш врач может захотеть подтвердить диагноз, соскоблив пораженный участок кожи для лабораторного исследования. Он или она может также захотеть сделать анализ крови, чтобы подтвердить диагноз.
Люди, болеющие одним типом инфекции, передаваемой половым путем, подвергаются риску заражения другими. Ваш врач может пожелать проверить вас на наличие других инфекций, таких как сифилис, гонорея, хламидиоз, трихомонаду и вирус иммунодефицита человека (ВИЧ).
Диагностика герпетической инфекции у новорожденного может быть трудной, потому что другие вещи могут вызывать аналогичные симптомы у младенцев, включая другие типы инфекций.Специальные посевы и анализы крови, подобные тем, которые используются у взрослых, помогают подтвердить диагноз у новорожденных.
Ожидаемая длительность
Нет лекарства от генитального герпеса. Герпетическая инфекция — это пожизненное заболевание, симптомы которого имеют тенденцию периодически возвращаться. Характер рецидивов (как часто, как долго длится и какие симптомы) у каждого человека разный.
Профилактика
Чтобы избежать заражения герпесом, всегда следует придерживаться более безопасных сексуальных методов.Ограничьте количество сексуальных партнеров. Всегда используйте презервативы, если вы не состоите в моногамных отношениях с неинфицированным человеком.
Людям с генитальным герпесом следует воздерживаться от половой жизни при появлении симптомов. Они также должны сообщить всем половым партнерам об их герпетической инфекции и использовать презервативы во время половой жизни. Даже без симптомов человек может передать вирус герпеса и заразить других.
Имеются некоторые свидетельства того, что люди, инфицированные генитальным герпесом, могут снизить частоту и тяжесть рецидивов и снизить риск передачи инфекции половым партнерам, принимая противовирусные препараты каждый день (см. Лечение ниже).
Люди с активными язвами генитального герпеса с большей вероятностью заразятся ВИЧ, если заразятся половым актом. Если у вас ВИЧ и вы инфицированы ВПГ-2, у вас может быть больше шансов передать ВИЧ другим.
Беременным женщинам, у которых во время родов наблюдаются видимые язвы генитального герпеса, обычно рекомендуется сделать кесарево сечение, чтобы предотвратить распространение вируса простого герпеса на новорожденного. Поскольку решение о кесаревом сечении основано на многих факторах, беременная женщина с инфекцией ВПГ должна обсудить этот вопрос со своим врачом как можно раньше во время беременности.Женщины с первой вспышкой во время родов имеют самый высокий риск передачи вируса ребенку. Женщинам, у которых до родов обнаружен герпес, можно посоветовать принимать противовирусные препараты в течение последних нескольких недель беременности, но это решение следует принимать в индивидуальном порядке.
Лечение
Эпизоды генитального герпеса можно лечить пероральными противовирусными препаратами, включая валацикловир (Валтрекс), фамцикловир (Фамвир) и ацикловир (Зовиракс).Ацикловир также выпускается в виде крема для нанесения на кожу. Крем не очень эффективен и вообще не рекомендуется.
При тяжелых инфекциях, вызванных вирусом герпеса, людей лечат ацикловиром внутривенно.
Хотя эти противовирусные препараты не могут вылечить герпетическую инфекцию, они могут уменьшить тяжесть и продолжительность симптомов. Первоначальную вспышку генитального герпеса следует лечить как можно скорее. В идеале антивирусное лечение следует начинать в течение трех дней после появления симптомов.
При рецидивах можно сразу же начать прием противовирусных препаратов при появлении симптомов, чтобы сделать вспышку менее серьезной. Людям с тяжелыми или частыми рецидивами следует подумать о ежедневном приеме противовирусных препаратов. Ежедневное использование противовирусных препаратов может уменьшить тяжесть и частоту рецидивов. Ежедневные противовирусные препараты также могут помочь предотвратить передачу вируса герпеса половым партнерам.
Решение о том, лечить ли беременную женщину, у которой обнаружен герпес, противовирусными препаратами в течение недель до родов, следует принимать в индивидуальном порядке вместе с акушером.Если новорожденный ребенок инфицирован герпесом, инфекцию лечат противовирусным препаратом, вводимым внутривенно.
Когда звонить профессионалу
Позвоните своему врачу, если у вас есть волдыри или язвы в области половых органов, особенно если вы беременны, у вас частые приступы симптомов или вы хотите узнать, как лучше всего защитить своего полового партнера от заражения.
Прогноз
Хотя генитальный герпес неизлечим, частота и тяжесть рецидивов со временем часто уменьшается.Ежедневный прием пероральных противовирусных препаратов также может уменьшить количество и тяжесть рецидивов.
Для детей с диссеминированной герпетической инфекцией (наиболее тяжелый тип) раннее лечение противовирусными препаратами увеличивает шансы на выживание и помогает снизить риск длительных осложнений.
Внешние ресурсы
Центры по контролю и профилактике заболеваний
http://www.cdc.gov/std/
Американская ассоциация сексуального здоровья
http: // www.ashasexualhealth.org/
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
Инфекция, вызванная простым герпесом 1 типа у детей
ОБЗОР: Что необходимо знать каждому практикующему врачу
Вы уверены, что у вашего пациента инфекция, вызванная вирусом простого герпеса 1 типа, по прошествии неонатального периода? Каковы типичные проявления этого заболевания?
Типичные проявления инфекции вирусом простого герпеса-1 (ВПГ-1) у детей зависят от локализации инфекции.
1. Первичная оролабиальная инфекция (гингивостоматит): у детей имеются поражения полости рта, описываемые как маленькие пузырьки на кончике языка, деснах и вокруг губ. Эти поражения часто сопровождаются лихорадкой, раздражительностью и болезненной лимфаденопатией в поднижнечелюстной области. Горло обычно сохраняется, но у небольшого числа детей с первичной инфекцией ВПГ-1 могут быть некоторые поражения пищевода. Обезвоживание в результате отказа от питья и / или еды является наиболее частой причиной госпитализации.Рецидивы после первичной инфекции могут возникать, но обычно они менее симптоматичны, чем первичная инфекция.
2. Кожные инфекции: у малышей и маленьких детей инфекция кончика пальца или ногтевого ложа известна как герпетическое поражение. Эта инфекция может быть вторичной по сравнению с аутоинокуляцией вируса или инокуляцией другим человеком, который кусает или сосет палец. Поражения обычно бывают везикулярными или пустулезными, и их можно принять за бактериальную инфекцию из-за эритемы и отека, которые обычно сопровождают инфекцию.Другой тип кожного герпеса у активных спортсменов, занимающихся борьбой или другими контактными видами спорта, называется гладиаторским герпесом. Подобный процесс у детей с атопическим дерматитом называется герпетической экземой.
3. Кератоконъюнктивит: поражение глаз HSV-1 после неонатального периода проявляется в виде глазной боли, чрезмерного слезотечения, светобоязни, нечеткости зрения и хемоза. Поражения роговицы могут быстро появиться, которые под лампой Вуда выглядят как классические ветвящиеся дендритные поражения.Клиницист должен знать об этом диагнозе и предотвращать дальнейшее повреждение глубоких структур глаза, незамедлительно начав терапию и избегая использования местных стероидов в отсутствие противовирусных препаратов. Рецидивы могут угрожать нормальному зрению.
4. Заболевание центральной нервной системы (ЦНС): энцефалит, вызванный ВПГ-1, — быстро прогрессирующее заболевание, характеризующееся измененным психическим статусом, лихорадкой и очаговыми неврологическими симптомами. При подозрении на это заболевание следует начинать лечение.
Ключевые симптомы
1. Слизисто-кожные поражения (гингивостоматит): везикулярные, пустулезные и язвенные являются наиболее распространенными типами
2. Лихорадка
Какое другое заболевание / состояние имеет некоторые из этих симптомов?
Заражение вирусом Коксаки вызывает синдром, называемый герпангиной, который похож на оролабиальный простой герпес. Герпетическая ангина включает пузырьки в задней части рта, включая горло и мягкое небо. Кроме того, легкая форма оролабиального герпеса может напоминать вторичную бактериальную инфекцию, поэтому врач может поставить ошибочный диагноз импетиго.Вирусный менингоэнцефалит, вызванный множеством различных патогенов, может иметь признаки, сходные с формой ЦНС при ВПГ-1.
Что послужило причиной развития этой болезни в это время?
Инфекция, вызванная вирусом простого герпеса типа 1 (ВПГ-1), вызывается большим вирусом с двухцепочечной ДНК из семейства герпесвирусов. У иммунокомпетентных детей различные клинические синдромы могут быть связаны с первичной инфекцией HSV-1, включая инфекции ротовой полости, конъюнктивы, кожи и центральной нервной системы. Были описаны и другие очаги инфекции, но они очень редко встречаются у иммунокомпетентных детей вне неонатального периода.Большинство детей заражаются ВПГ-1 от членов семьи, братьев и сестер или товарищей по играм, которые передают вирус со слюной во время первичного заражения или реактивации. Слюна, содержащая вирус, может загрязнять игрушки, которые передаются от одного ребенка к другому. Маленькие дети также могут пить из чашки, которую делят с другим ребенком, который может выделять вирус в слюне. Аутоинокуляция — наиболее частый путь заражения пораженного пальца герпетической язвы. К зрелому возрасту около 70% людей являются серопозитивными по отношению к ВПГ-1.
Инфекции HSV-1, как правило, протекают бессимптомно, а при наличии симптомов у детей обычно наблюдается легкое кожно-слизистое лихорадочное заболевание, которое проходит без осложнений и последствий. Реже оролабиальная инфекция может сопровождаться болезненной лимфаденопатией, раздражительностью и отказом от еды или питья, что часто требует госпитализации для гидратации и лечения. Другие клинические синдромы, включая энцефалит и кератоконъюнктивит, требуют от лечащего врача высокой степени подозрительности, чтобы быстро поставить диагноз и начать противовирусную терапию.После того, как дети выздоравливают от первичной инфекции ВПГ-1, вирус переходит в латентное состояние в ганглиях, которые иннервируют первоначальный очаг инфекции, например ганглии тройничного нерва. После этого HSV-1 иногда реактивируется в ганглиях, перемещается антероградно в нейронах и вызывает рецидивирующую клиническую инфекцию. Реактивация, как правило, происходит чаще в течение нескольких месяцев после первичной инфекции, но у некоторых детей реактивация продолжается в течение многих лет после этого.
Какие лабораторные исследования следует запросить для подтверждения диагноза? Как следует интерпретировать результаты?
Выделение вируса путем посева является наиболее надежным методом подтверждения диагноза активной инфекции HSV.Культуры можно получить с поражений кожи или слизистых оболочек. Культуры обычно являются положительными в течение первых 3-5 дней после инокуляции. Амплификация ДНК ВПГ с помощью ПЦР в настоящее время широко доступна на рынке и постепенно вытесняет культивирование вирусов в качестве предпочтительного метода диагностики. Для диагностики энцефалита следует выполнить люмбальную пункцию и провести ПЦР-анализ спинномозговой жидкости. Некоторые диагностические лаборатории продолжают проводить экспресс-анализ иммунофлуоресценции HSV на клетках кожи, удаленных из пузырька.Последний тест менее чувствителен, чем посев или ПЦР, но очень специфичен.
В прошлом серология на ВПГ часто не использовалась для диагностики острого заболевания, поскольку серологический тест не позволял дифференцировать антитела к ВПГ-1 и ВПГ-2. Однако коммерческий набор для тестирования под названием HerpeSelect® 1 и 2 может точно дифференцировать антитела к HSV-1 и HSV-2. Тест одобрен FDA. Таким образом, теперь врач может определить, был ли у больного ребенка когда-либо инфекция ВПГ-1 или ВПГ-2.Единственное предостережение заключается в том, что тест может не выявить специфические антитела к ВПГ до 6-8 недель после начала первичной инфекции.
Могут ли быть полезны визуализирующие исследования? Если да, то какие?
Магнитно-резонансная томография может быть очень полезной для оценки степени и серьезности вирусной инфекции в случаях энцефалита. При инфекции головного мозга HSV-1 локализация в височных долях обычно определяется с помощью МРТ. Компьютерная томография менее чувствительна, чем МРТ.
Если вы можете подтвердить, что у пациента инфекция ВПГ-1, какое лечение следует начать?
Было показано, что лечение ацикловиром перорально снижает продолжительность заболевания и продолжительность выделения вируса.В более ранних исследованиях, в которых использовались низкие дозы ацикловира, наблюдались лишь незначительные преимущества. Рекомендуется лечение симптоматической первичной оролабиальной инфекции ацикловиром в более высокой пероральной дозе 80 мг / кг / день, до максимальной 3200 мг (четыре таблетки по 800 мг, разделенные на 1 день). Лечение можно продолжать в течение 5-10 дней, пока кожные поражения не исчезнут. Исследования на взрослых в течение нескольких десятилетий показали, что устойчивость HSV к ацикловиру редко возникает у иммунокомпетентных людей, даже после лечения множественных рецидивов.
Дети, которые обезвожены во время первичной герпетической инфекции полости рта, должны быть госпитализированы на 2–3 дня лечения ацикловиром внутривенно (30 мг / кг / день, разделенные каждые 8 часов). После выписки детям следует лечить ацикловиром внутрь до тех пор, пока герпетические поражения не исчезнут и ребенок не сможет пить без дискомфорта. Местное лечение имеет лишь незначительную пользу или не имеет никакого эффекта при лечении оролабиальных или кожных заболеваний, вызванных HSV-1.
Кератоконъюнктивит лечат с помощью местного трифлуридина или видарабина.Для предотвращения рецидивов в этих случаях может быть показан пероральный прием ацикловира в качестве подавляющей терапии. Обычно супрессивная терапия — это 30 мг / кг / день ацикловира перорально (максимум: 2400 мг / день) перорального ацикловира. Ганцикловир 0,15% офтальмологический гель — новый препарат, одобренный для лечения детей старше 2 лет.
Herpes gladiatorum может вызвать хаос, когда болезнь распространяется на нескольких членов спортивной команды средней школы или колледжа. Чтобы избежать этой проблемы, многие врачи команд теперь оценивают всех участников, чтобы определить, есть ли у какого-либо спортсмена рецидивирующий оролабиальный герпес.Спортсменам с положительным анамнезом назначают профилактику пероральным ацикловиром в течение всего сезона их конкретного вида спорта (например, борьбы), чтобы предотвратить распространение гладиаторского герпеса среди других членов команды. Ацикловир теперь является дженериком, поэтому таблетки не дорогие. Обычная супрессивная доза составляет 30 мг / кг / день (максимум: 2400 мг / день). Таблетки ацикловира доступны в размерах 200, 400 и 800 мг.
Заболевание ЦНС, вызванное ВПГ-1 у детей старше 3 месяцев, требует терапии ацикловиром внутривенно в дозе 30-45 мг / кг / день, разделенной каждые 8 часов, в общей сложности 21 день.Необходимо тщательно контролировать уровень креатинина в сыворотке.
Валацикловир — производное ацикловира второго поколения. Валацикловир всасывается намного лучше, чем ацикловир. Раньше валацикловир был чрезвычайно дорогим лекарством, но теперь это лекарство-дженерик и, следовательно, гораздо дешевле. Хотя препарат одобрен FDA для подростков 18 лет и старше, некоторые врачи теперь назначают валацикловир как для лечения, так и для профилактики рецидивирующих инфекций HSV-1 у подростков моложе 18 лет, включая гладиаторский герпес.Валацикловир выпускается в таблетках по 500 мг и 1000 мг.
Лечение младенцев и детей ясельного возраста с первичной оролабиальной инфекцией ВПГ-1 (гингивостоматит) часто откладывают до тех пор, пока у маленьких детей не разовьется болезнь такой степени тяжести, что им необходимо будет вводить ацикловир внутривенно. Чтобы избежать этой дилеммы, важно помнить, что при герпесе обычно требуется 2-3 дня перорального лечения ацикловиром, прежде чем будет замечен ответ. Таким образом, единственный способ избежать госпитализации для внутривенного лечения — это начинать пероральное лечение ацикловиром раньше у детей раннего возраста с оролабиальным герпесом средней степени тяжести.Суспензия ацикловира составляет 200 мг в 5 мл.
Какие побочные эффекты связаны с каждым вариантом лечения?
НЕТ
Каковы возможные исходы инфекции простого герпеса?
Терапия ацикловиром, особенно внутривенным ацикловиром, была связана с угнетением костного мозга и нарушением функции почек, обычно в течение третьей недели лечения. Эти осложнения маловероятны при более коротких курсах пероральной терапии ацикловиром.
Что вызывает это заболевание и как часто оно встречается?
Описанные выше синдромы в большинстве случаев вызваны ВПГ-1.Около 70% детей заражаются ВПГ-1 к тому времени, когда они достигают совершеннолетия. Дети, у которых больше братьев и сестер, и дети, посещающие детские сады, с большей вероятностью заразятся ВПГ-1.
Как эти патогены / гены / воздействия вызывают болезнь?
НЕТ
Другие клинические проявления, которые могут помочь в диагностике и лечении
Инфекция, вызванная вирусом простого герпеса, является редкой причиной острого некроза сетчатки у детей. Диагноз обычно ставит офтальмолог после осмотра сетчатки.
Какие осложнения вы можете ожидать от болезни или лечения болезни?
НЕТ
Доступны ли дополнительные лабораторные исследования; даже те, которые не широко доступны?
НЕТ
Как можно предотвратить инфекцию HSV-1?
Снижение передачи — важный аспект профилактики. Дети с гингивостоматитом должны быть исключены из системы ухода за детьми, чтобы предотвратить передачу инфекции восприимчивым младенцам. Спортсменов следует обследовать на предмет наличия поражений, указывающих на пероральный ВПГ, и проконсультировать по поводу инфекционности рецидивирующего орального герпеса.
Какие доказательства?
Гилберт, С., Кори, Л., Каннингем, А. «Обновленная информация о краткосрочных прерывистых и профилактических методах лечения герпеса на губах». Герпес. т. 14. 2007. С. 3A-18A. (Просмотрите статью о текущих стратегиях лечения и профилактики рецидивов герпеса на губах.)
Whitley, RJ. «Терапия герпесвирусных инфекций у детей». Adv Exp Med Biol. т. 609. 2008. С. 216–32. (Обзорная статья о текущих стандартах лечения вирусов герпеса, включая HSV, у новорожденных и энцефалита HSV.)
Андерсон, Б.Дж. «Управление вспышками герпеса гладиатора в соревновательной борьбе: опыт Миннесоты 2007 года». Curr Sports Med Rep. vol. 7. 2008. С. 323-7. (Рекомендации по лечению и профилактике кожной инфекции ВПГ в соревновательной борьбе. В этом обзоре подчеркивается важность предотвращения передачи ВПГ в условиях повышенного риска. Целевая группа — подростки.)
Кори, Л., Уолд, А. «Материнские и неонатальные инфекции, вызванные вирусом простого герпеса». N Engl J Med. т. 361. 2009. С. 1376-85. (Обзорная статья, в которой изучаются современные данные о профилактике передачи ВПГ от матери новорожденному.)
Продолжающиеся споры относительно этиологии, диагностики и лечения
НЕТ
Copyright © 2017, 2013 ООО «Поддержка принятия решений в медицине». Все права защищены.
Ни один спонсор или рекламодатель не участвовал, не одобрял и не платил за контент, предоставляемый Decision Support in Medicine LLC.Лицензионный контент является собственностью DSM и защищен авторским правом.
Фактов о ЗППП — Генитальный герпес (Подробная версия)
Базовый информационный бюллетень | Подробная версия
Подробные информационные бюллетени предназначены для врачей и лиц, у которых есть конкретные вопросы о заболеваниях, передающихся половым путем. Подробные информационные бюллетени включают конкретные рекомендации по тестированию и лечению, а также цитаты, чтобы читатель мог изучить тему более подробно.
Что такое генитальный герпес?
Генитальный герпес — это заболевание, передающееся половым путем (ЗППП), вызываемое вирусом простого герпеса типа 1 (ВПГ-1) или типа 2 (ВПГ-2).
Насколько распространен генитальный герпес?
Генитальный герпес широко распространен в США. По оценкам CDC, ежегодно 776 000 человек в США заболевают новыми инфекциями генитального герпеса. 1 По всей стране 11,9% людей в возрасте от 14 до 49 лет инфицированы ВПГ-2 (12,1% с поправкой на возраст). 2 Однако распространенность генитальной герпетической инфекции выше, потому что все большее число генитальных герпетических инфекций вызывается ВПГ-1. 3 Оральная инфекция HSV-1 обычно передается в детстве; Поскольку распространенность оральной инфекции HSV-1 снизилась в последние десятилетия, люди, возможно, стали более восприимчивыми к заражению генитальной герпетической инфекцией от HSV-1. 4
Инфекция HSV-2 чаще встречается среди женщин, чем среди мужчин; процент инфицированных в 2015-2016 годах составил 15.9% против 8,2%, соответственно, в возрастной группе от 14 до 49 лет. 2 Возможно, это связано с тем, что генитальные инфекции легче передаются от мужчин к женщинам, чем от женщин к мужчинам во время полового члена и вагинального секса. 5 Инфекция ВПГ-2 чаще встречается среди неиспаноязычных чернокожих (34,6%), чем среди неиспаноязычных белых (8,1%). 2 Предыдущий анализ показал, что эти различия существуют даже среди людей с одинаковым количеством сексуальных партнеров на протяжении всей жизни. Большинство инфицированных людей могут не знать о своей инфекции; в США — 87.4% людей в возрасте от 14 до 49 лет, инфицированных ВПГ-2, никогда не получали клинического диагноза. 6
Скорректированный по возрасту процент людей в США, инфицированных ВПГ-2, снизился с 18,0% в 1999–2000 годах до 12,1% в 2015–2016 годах. 2
Как люди заражаются генитальным герпесом?
Инфекции передаются при контакте с ВПГ в поражениях герпеса, на поверхностях слизистых оболочек, генитальных или оральных выделениях. 5 ВПГ-1 и ВПГ-2 могут выделяться из нормально выглядящих слизистой оболочки полости рта или половых органов или кожи. 7 , 8 Обычно человек может заразиться ВПГ-2 только во время генитального контакта с кем-то, у кого генитальная инфекция ВПГ-2. Однако оральный секс от человека с оральной инфекцией ВПГ-1 может привести к заражению генитальным ВПГ-1. 4 Передача обычно происходит при контакте с инфицированным партнером, у которого нет видимых повреждений и который может не знать, что он или она инфицированы. 7 У людей с бессимптомной инфекцией ВПГ-2 генитальное выделение ВПГ происходит 10.2% дней по сравнению с 20,1% дней с симптоматическими инфекциями. 8
Каковы симптомы генитального герпеса?
Большинство людей, инфицированных ВПГ, протекают бессимптомно или имеют очень легкие симптомы, которые остаются незамеченными или ошибочно принимаются за другое состояние кожи. 9 Когда симптомы действительно возникают, поражения герпеса обычно проявляются в виде одного или нескольких пузырьков или небольших пузырей на половых органах, прямой кишке или во рту или вокруг них. Средний инкубационный период первичной герпетической инфекции составляет 4 дня (от 2 до 12) после заражения. 10 Пузырьки разрываются и оставляют болезненные язвы, заживление которых может занять от двух до четырех недель после первоначальной герпетической инфекции. 5,10 Появление этих симптомов называется первой «вспышкой» или эпизодом герпеса.
Клинические проявления генитального герпеса различаются между первой и повторной (т.е. последующими) вспышками. Первая вспышка герпеса часто связана с более длительным периодом герпетических поражений, повышенным выделением вируса (что повышает вероятность передачи ВПГ) и системными симптомами, включая лихорадку, боли в теле, увеличение лимфатических узлов или головную боль. 5 , 10 Периодические вспышки генитального герпеса являются обычным явлением, и многие пациенты, которые распознают рецидивы, имеют продромальные симптомы, либо локализованную генитальную боль, либо покалывание или стреляющую боль в ногах, бедрах или ягодицах, которые возникают от нескольких часов до нескольких дней до высыпание герпетических поражений. 5 Симптомы повторяющихся вспышек обычно короче и менее серьезны, чем первая вспышка генитального герпеса. 5 Долгосрочные исследования показали, что количество симптоматических повторяющихся вспышек со временем может уменьшаться. 5 Рецидивы и субклиническое выделение при генитальной инфекции ВПГ-1 гораздо реже, чем при генитальной инфекции ВПГ-2. 5
Каковы осложнения генитального герпеса?
Генитальный герпес может вызывать болезненные генитальные язвы, которые могут быть серьезными и стойкими у людей с подавленной иммунной системой, таких как ВИЧ-инфицированные. 5 И ВПГ-1, и ВПГ-2 также могут вызывать редкие, но серьезные осложнения, такие как асептический менингит (воспаление слизистой оболочки головного мозга). 5 Развитие экстрагенитальных поражений (например, ягодиц, паха, бедра, пальца или глаза) может произойти во время инфекции. 5
Некоторые люди, заболевшие генитальным герпесом, беспокоятся о том, как это повлияет на их общее состояние здоровья, сексуальную жизнь и отношения. 5, 11 Диагноз герпеса может вызвать сильное смущение, стыд и стигматизацию, что может существенно повлиять на отношения пациента. 10 Клиницисты могут решить эти проблемы, убедив пациентов признать, что, хотя герпес неизлечим, это управляемое состояние. 5 Три важных шага, которые медицинские работники могут предпринять для своих вновь диагностированных пациентов: предоставление информации, предоставление ресурсов поддержки и помощь в определении вариантов лечения и профилактики. 12 Пациенты могут быть проинформированы о том, что риск передачи генитального герпеса можно снизить, но не устранить, путем раскрытия инфекции половым партнерам, 5 отказом от секса во время повторной вспышки, 5 использованием супрессивной противовирусной терапии, 5 , 10 и постоянное использование презервативов. 7 Поскольку диагноз генитального герпеса может повлиять на восприятие существующих или будущих сексуальных отношений, важно, чтобы пациенты понимали, как разговаривать с половыми партнерами о ЗППП. Один ресурс можно найти здесь: www.gytnow.org/talking-to-your-partnerexternal icon
Также существуют потенциальные осложнения для беременной женщины и ее новорожденного ребенка. См. «Как герпетическая инфекция влияет на беременную женщину и ее ребенка?» ниже для получения информации об этом.
Какая связь между генитальным герпесом и ВИЧ?
Язвенная болезнь половых органов, вызванная герпесом, облегчает передачу и заражение ВИЧ половым путем.По оценкам, риск заражения ВИЧ возрастает в 2–4 раза, если люди с генитальной герпетической инфекцией подвергаются генитальному контакту с ВИЧ. 13-15 Язвы или разрывы на коже или слизистых оболочках (слизистой оболочке рта, влагалища и прямой кишки) от герпетической инфекции могут поставить под угрозу защиту, обычно обеспечиваемую кожей и слизистыми оболочками от инфекций, включая ВИЧ. 14 Кроме того, наличие генитального герпеса увеличивает количество клеток CD4 (клетки-мишени для проникновения ВИЧ) в слизистой оболочке половых органов.У людей с ВИЧ и генитальным герпесом локальная активация репликации ВИЧ в месте инфицирования генитальным герпесом может повысить риск передачи ВИЧ при контакте со ртом, влагалищем или прямой кишкой ВИЧ-неинфицированного сексуального партнера. 14
Как генитальный герпес влияет на беременную женщину и ее ребенка?
Неонатальный герпес — одно из самых серьезных осложнений генитального герпеса. 5, 16 Медицинские работники должны спрашивать всех беременных женщин, страдали ли они от генитального герпеса. 11 Инфекция герпеса может передаваться от матери к ребенку во время беременности или родов, или младенцы могут быть инфицированы вскоре после рождения, что приводит к потенциально смертельной неонатальной герпетической инфекции. 17 Младенцы, рожденные от женщин, которые заразились генитальным герпесом незадолго до родов и выделяют вирус при родах, имеют гораздо более высокий риск развития неонатального герпеса по сравнению с женщинами, у которых рецидивирующий генитальный герпес. 16, 18-20 Таким образом, важно, чтобы женщины избегали заражения герпесом во время беременности.Женщин следует посоветовать воздерживаться от половых контактов в третьем триместре с партнерами, которые, как известно, имеют или подозреваются в наличии генитального герпеса. 5, 11
У женщин с ge
Вирус простого герпеса у новорожденных
Последняя редакция: октябрь 2011 г.
Что такое вирус простого герпеса?
Вирус простого герпеса (ВПГ) — это вирус, который обычно вызывает кожные инфекции. Существует два типа ВПГ: ВПГ 1-го типа обычно вызывает небольшие волдыри во рту, глазах или губах (герпес), а ВПГ 2-го типа обычно поражает область гениталий.Инфекция ВПГ у новорожденных может быть очень тяжелой и даже привести к смерти. Это связано с тем, что иммунная система новорожденных еще не полностью развита.
Кто заражается ВПГ и как он передается?
- Около 70 процентов всех взрослых в США инфицированы ВПГ-1 и могут выделять вирус со своей слюной в любое время в течение своей жизни, даже если у них нет таких симптомов, как язвы во рту или герпес.
- Любой человек может заразиться любым типом ВПГ. Инфекция ВПГ-1 обычно возникает в детстве, до 5 лет, в результате тесного контакта с человеком, выделяющим ВПГ-1, часто с герпесом.
- Большинство инфекций ВПГ у новорожденных вызывается ВПГ-2, которым младенец заражается из родовых путей матери.
- Новорожденные иногда могут заразиться ВПГ-1 в результате тесного контакта с кем-то, кто выделяет вирус ВПГ-1 в слюне или имеет активную вспышку ВПГ-1 (герпес).
Каковы симптомы инфекции ВПГ?
- Большинство людей с ВПГ-1 могут выделять его через слюну без каких-либо симптомов, или у них может быть герпес: небольшой кожный волдырь, заполненный жидкостью, который разрывается, покрывается коркой и исчезает примерно через 21 день.
- У инфицированных новорожденных сначала могут быть легкие симптомы, такие как субфебрильная температура (100,4 ° F или более, ректально), плохое питание или один или несколько небольших волдырей на коже. Это может произойти через 2–12 дней после заражения вирусом простого герпеса. Если что-то из этого произойдет, немедленно сообщите об этом своему врачу.
- Новорожденные могут очень быстро заболеть с высокой температурой и судорогами, а также могут стать летаргическими (вялыми).
- HSV у новорожденных может быть очень тяжелой и даже привести к смерти.
Инфекция
Как лечить ВПГ?
- Герпес у детей и взрослых в лечении не нуждается. При необходимости кремы с лекарством от вируса простого герпеса могут лечить симптомы герпеса.
- Новорожденным с ВПГ требуется госпитализация для внутривенного введения противовирусных препаратов на 21 день. Даже при таком лечении некоторые новорожденные могут умереть или получить повреждение головного мозга от инфекции ВПГ.
Как можно предотвратить заражение новорожденного ВПГ?
- Если вы беременны и имеете в анамнезе или признаки и симптомы генитальной инфекции HSV-2, как можно скорее сообщите об этом своему врачу.Кесарево сечение рекомендуется, если у матери возникла вспышка вируса простого герпеса 2 типа незадолго до родов.
- Каждый должен вымыть руки перед тем, как дотронуться до новорожденного.
- Не целуйте своего ребенка и не позволяйте другим целовать вашего ребенка, если у вас или у них есть герпес на рту или губах.
Инструкция по уходу (рекомендации для родителей и опекунов):
- Тщательно вымойте руки водой с мылом, прежде чем прикасаться к новорожденному.
- Немедленно обратитесь к врачу, если есть какие-либо признаки инфекции HSV.К ним относятся субфебрильная температура (100,4 ° F или более, ректально), плохое питание, раздражительность и кожная сыпь в виде прыщей или волдырей, судороги или другие подобные симптомы, которые могут развиться в течение шести недель после рождения.
- Все новорожденные должны находиться под наблюдением врача в период с первой по третью неделю жизни.
Лечение распространенных кожных инфекций, вызванных вирусом простого герпеса
Инфекция, вызванная вирусом простого герпеса, становится все более распространенной в Соединенных Штатах.Новые противовирусные препараты расширили возможности лечения двух наиболее распространенных кожных проявлений, оролабиального и генитального герпеса. Терапия ацикловиром остается эффективным и зачастую менее дорогостоящим вариантом. Фамцикловир и валацикловир обладают улучшенной биодоступностью при пероральном приеме и удобными схемами приема внутрь, но являются более дорогими, чем ацикловир. Пациентов, у которых наблюдается шесть или более рецидивов генитального герпеса в год, можно лечить с помощью одной из следующих схем: ацикловир, 400 мг два раза в день; валацикловир, 1 г в день; или фамцикловир по 250 мг два раза в день.Эти схемы эффективны при подавлении от 70 до 80 процентов симптоматических рецидивов. Эпизодическое лечение рецидивирующего генитального герпеса имеет сомнительную пользу, но может быть полезно у правильно подобранных пациентов. Имеется мало доказательств, свидетельствующих о пользе лечения рецидивирующего оролабиального герпеса, который, как правило, протекает в легкой форме и редко.
Вирус простого герпеса (ВПГ) поражает более одной трети населения мира1 и вызывает широкий спектр заболеваний человека, последствия которых варьируются от дискомфорта до смерти.До 1970-х годов, когда ацикловир (Зовиракс) был представлен в качестве противовирусного препарата, кожная инфекция ВПГ лечилась с помощью сушильных агентов и других местных средств лечения. За последние несколько лет появились новые противовирусные препараты с преимуществами дозировки один раз в день. Фамцикловир (Фамвир) и валацикловир (Валтрекс) предлагают эффективные и удобные варианты лечения, но зачастую они дороже, чем ацикловир.
Вирус и патогенез
HSV — это вирус с двухцепочечной ДНК, который может проникать в организм хозяина через истертую кожу или неповрежденные слизистые оболочки.1 Эпителиальные клетки являются начальной мишенью. После заражения эти клетки умирают, выделяя прозрачную жидкость внутрикожно, образуя пузырьки, и сливаясь с другими клетками, создавая многоядерные гигантские клетки.
Ретроградный транспорт через прилегающую нервную ткань к сенсорным ганглиям приводит к пожизненной латентной инфекции.1 Реактивация вируса вызывается местными или системными стимулами, такими как иммунодефицит, травма, лихорадка, менструация, ультрафиолетовый (УФ) свет и половой акт.1- 3 Хотя предполагается, что эмоциональный стресс вызывает рецидив ВПГ, недавние исследования не смогли показать точную причинную роль.4 После реактивации вирус переносится нейроном обратно в эпителий, где происходит дальнейшая репликация, и начинается новая вспышка.
HSV существует в виде двух отдельных типов, обозначенных 1 и 2, которые имеют сродство к разным участкам тела2. Девяносто процентов инфекций, вызываемых HSV-2, являются генитальными, а 90 процентов инфекций, вызванных HSV-1, — оральными; причина этого разделения неизвестна. 5 Кроме того, оральная инфекция HSV-1 рецидивирует чаще, чем оральная HSV-2, а генитальная HSV-2 рецидивирует чаще, чем генитальная HSV-1.
Диагноз
Диагноз генитальной инфекции ВПГ может быть поставлен клинически, но у пациентов с первичной или предполагаемой рецидивирующей инфекцией рекомендуется лабораторное подтверждение. Золотым стандартом диагностики является выделение вируса с помощью культуры ткани, 1 хотя этот процесс может занять от четырех до пяти дней, а уровень чувствительности составляет всего 70-80 процентов. Несмотря на эти ограничения, вирусный посев по-прежнему является предпочтительным диагностическим тестом для кожных инфекций, вызванных ВПГ.
Препараты Цанка и тесты для определения антигена имеют более низкие показатели чувствительности (от 50 до 70 процентов), чем вирусные культуры.3 Серологический анализ чрезвычайно чувствителен, но бесполезен при первичной инфекции из-за задержки выработки антител. 2 Иммуноферментный анализ с полимеразной цепной реакцией (ПЦР-ИФА) чрезвычайно чувствителен (96 процентов) и специфичен (99 процентов), но дорог .1 По этой причине он не используется для диагностики кожных поражений, а является предпочтительным лабораторным тестом для диагностики энцефалита, вызванного вирусом простого герпеса.
Противовирусные препараты
Ацикловир, аналог ациклического гуанозина, связывает вирусную ДНК-полимеразу, действуя как терминатор цепи и прекращая репликацию.Его механизм действия требует раннего введения, поскольку репликация может закончиться уже через 48 часов после рецидива.3
Биодоступность при пероральном введении составляет всего 15–30 процентов; при внутривенном введении можно достичь 10-кратного повышения концентрации.6 Период полувыведения ацикловира составляет около 2,5 часов, и у пациентов с почечной недостаточностью дозу необходимо корректировать. Препарат хорошо проникает в большинство тканей организма, в том числе в мозг, и проникает через плаценту.
Ацикловир — безопасный и чрезвычайно хорошо переносимый препарат.Данные более чем 35 миллионов пациентов были последовательными и обнадеживающими6. Некоторые авторитетные источники предложили сделать ацикловир доступным без рецепта. Токсичность встречается редко, но у пациентов с обезвоживанием или с плохой функцией почек препарат может кристаллизоваться в почечных канальцах, что приводит к обратимому повышению креатинина или, в редких случаях, к острому некрозу канальцев. Побочные эффекты, обычно легкие, включают тошноту, рвоту, сыпь и головную боль. Летаргия, дрожь, судороги и делирий редко сообщались в исследованиях пациентов с почечной недостаточностью.2,3
В реестре беременных задокументировано пренатальное воздействие ацикловира у более чем 850 женщин (с 578 контактами в первом триместре) без каких-либо неблагоприятных исходов.7 Однако общего числа беременностей, отслеживаемых на сегодняшний день, может быть недостаточно для выявления дефекты, которые возникают нечасто6. Таким образом, Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США присвоило лекарству категорию C при беременности.
Валацикловир, новый противовирусный агент, представляет собой пролекарство ацикловира на основе эфира l-валина; он легко всасывается и превращается в ацикловир.Его биодоступность при пероральном приеме в три-пять раз выше, чем у ацикловира 8, и несколько крупных испытаний показали, что он безопасен и хорошо переносится. 8-10
Фамцикловир, еще один новый противовирусный препарат, представляет собой пероральную форму пенцикловира, a аналог пурина, аналогичный ацикловиру. Биодоступность при пероральном приеме составляет 77 процентов, и препарат быстро превращается в свою активную форму.11 Механизм и эффективность аналогичны таковым у ацикловира.12 Период полувыведения фамцикловира в клетке в 10 раз больше, чем у ацикловира; Несмотря на это, не рекомендуется прием препарата реже, чем два раза в день.13
Генитальный герпес
Генитальный герпес обычно передается половым путем; следовательно, это обычно не происходит до подросткового возраста. Когда генитальный герпес возникает у подросткового возраста, необходимо учитывать возможность жестокого обращения, как и в случае всех заболеваний, передающихся половым путем у детей.
Недавние данные показывают, что 21,9 процента всех людей в Соединенных Штатах в возрасте 12 лет и старше имеют серологические доказательства инфекции HSV-214; эта цифра увеличилась на 30 процентов с конца 1970-х годов.К независимым факторам риска относятся множественные половые партнеры, возраст, женский пол, низкий социально-экономический статус и инфицирование вирусом иммунодефицита человека (ВИЧ) 1,2,14,15
КЛИНИЧЕСКАЯ ПРЕЗЕНТАЦИЯ
Первичный генитальный герпес имеет инкубационный период от двух до 12 лет. дней, в среднем четыре дня, за которыми следует продромальный период зуда, жжения или эритемы.1 Затем на половом члене, промежности, вульве, влагалище или шейке матки появляются множественные преходящие болезненные пузырьки, за которыми может последовать болезненная паховая лимфаденопатия3 (Рисунок 1) .У иммунокомпетентных пациентов начальная корка язвы заживает к 14–21 дню. Системные симптомы распространены при первичном заболевании и включают лихорадку, головную боль, недомогание, боль в животе и миалгию.2,3 Рецидивы обычно менее серьезны и короче по продолжительности, чем первоначальная вспышка1,3
РИСУНОК 1.
Типичное генитальное герпесное поражение.
Выделение жизнеспособных вирусных частиц происходит часто. Различий в скорости линьки между полами не выявлено.Женщины с установленной генитальной инфекцией ВПГ-2 имеют бессимптомное выделение от 1 до 5 процентов дней1, и многие пациенты, особенно с недавней первичной инфекцией или коинфекцией ВИЧ, выделяют вирус еще чаще.16,17 Целых 90 процентов из них инфицированные не знают, что у них есть герпетическая инфекция, и могут неосознанно распространять вирус и передавать инфекцию.15
ЛЕЧЕНИЕ ПЕРВИЧНОЙ ИНФЕКЦИИ
Противовирусная терапия рекомендуется при первичной вспышке генитального герпеса, особенно если у пациента наблюдаются системные симптомы или иммунодефицит.2 Ацикловир внутрь эффективен для уменьшения симптомов1 (Таблица 118). Внутривенное введение может потребоваться пациентам с ослабленным иммунитетом и пациентам с тяжелой диссеминированной инфекцией.1 Местное применение ацикловира сокращает продолжительность выделения вируса и время до того, как все поражения покроются коркой, но это лечение гораздо менее эффективно, чем пероральное или внутривенное введение ацикловира.1
Просмотр / печать таблицы
ТАБЛИЦА 1
Влияние лечения ацикловиром (зовираксом) на первичный генитальный герпес
| Симптом / признак | Продолжительность симптомов / признаков (дни) | |||||
|---|---|---|---|---|---|---|
| Без ацикловира С | ||||||
Вирусное выделение | 9 | 2 | ||||
Время до появления корки на всех поражениях | 10 | 8 | 10 | 82 729 0 очаги зажили | 16 | 10 9000 3 |
Местная боль | 7 | 5 | ||||
Конституциональные симптомы | 6 | 3 | ||||
Таблица 1
Эффект лечения Aoviralov на первичный генитальный герпес
| Симптом / признак | Продолжительность симптомов / признаков (дни) | |||
|---|---|---|---|---|
| Без ацикловира | С ацикловиром * | |||
000 | 000 | 000 | 2 | |
Время до заживления всех поражений | 10 | 7 | ||
Время до заживления всех поражений | 16 | 82 Местная боль | 7 | 5 90 003 |
Конституциональные симптомы | 6 | 3 | ||
Дозировка ацикловира для перорального приема для лечения первичного или первичного непервичного генитального герпеса составляет 200 мг пять раз в день в течение 10 дней.Этот режим не влияет на частоту или количество рецидивов. Он не может уничтожить латентный вирус и не влияет на длительное естественное течение инфекции.18,19
Данных относительно новых лекарств для лечения первичного заболевания немного. Валацикловир, назначаемый два раза в день, показан для лечения первичного генитального герпеса, но стоит дороже, чем ацикловир. Имеются данные о том, что фамцикловир, принимаемый три раза в день, так же эффективен, как и ацикловир, при лечении начальной генитальной герпетической инфекции 20, хотя он может быть в два раза дороже (таблица 2).
Просмотр / печать таблицы
ТАБЛИЦА 2
Дозировка и стоимость схем лечения первичной генитальной герпетической инфекции
| Лекарственное средство | Дозировка | Стоимость (дженерик) * |
|---|---|---|
Zovirax | 200 мг пять раз в день в течение 10 дней | $ 65 (49-53) |
Фамцикловир (Фамвир) † | 250 мг три раза в день в течение 10 дней | 100 |
Валацикловир (Валтрекс) | 1 г два раза в день в течение 10 дней | 80 |
ТАБЛИЦА 2
Дозировка и стоимость схем лечения первичной медикаментозной герпетической инфекции
2
| Дозировка | Стоимость (дженерик) * | |
|---|---|---|
Ацикловир (Зовиракс) | 200 мг 5 раз. е раз в день в течение 10 дней | 65 долларов США (49-53) |
Фамцикловир (фамвир) † | 250 мг трижды в день в течение 10 дней | 100 |
Валацикловир (Валтрекс) | 1 г два раза в день в течение 10 дней | 80 |
ЛЕЧЕНИЕ РЕЦИРУЮЩЕЙ ИНФЕКЦИИ
Рецидивы герпеса часто легкие и нечастые, и большинство пациентов не обращаются за лечением.Медикаментозная терапия для предотвращения рецидивов доступна и эффективна, но из-за стоимости и неудобств ее традиционно применяют у пациентов, у которых наблюдается более шести вспышек в год. Подавляющая терапия у этих пациентов предназначена для уменьшения частоты и тяжести симптомов герпеса, уменьшения передачи ВПГ половым партнерам и младенцам инфицированных матерей и уменьшения передачи ассоциированных вирусных заболеваний (т. Е. ВИЧ). К сожалению, пока что достижима только первая цель.
Ацикловир использовался для подавления рецидивов генитального герпеса, снижая частоту на 80 процентов и предотвращая рецидивы у 45 процентов пациентов.6 Сообщалось об успешном подавлении в течение пяти лет без побочных эффектов. 3 Препарат титруют с начальной дозы 400 мг два раза в день для достижения максимальной эффективности при наименьшей, наименее частой дозе.1 Терапию следует прекращать один раз в год, чтобы оценить необходимость ее продолжения.Кроме того, с пациентом следует обсудить стоимость и комплаентность. Устойчивость к ацикловиру не является проблемой у иммунокомпетентных пациентов, но была зарегистрирована у 4 процентов ВИЧ-инфицированных.1
Крупные рандомизированные двойные слепые исследования показали, что фамцикловир и валацикловир столь же эффективны, как и ацикловир в подавлении рецидивирующего генитального герпеса10. , 12,13,21 (таблица 3). Преимущество валацикловира состоит в том, что его можно вводить один раз в день.10 Фамцикловир, несмотря на его благоприятную внутриклеточную фармакокинетику, должен вводиться два раза в день, чтобы быть эффективным.13
Просмотр / печать таблицы
ТАБЛИЦА 3
Дозировки и характеристики режимов хронической супрессивной терапии при рецидивирующей инфекции генитального герпеса
| Препарат | Дозировка | Снижение частоты рецидивов (в процентах) | Рекомендовано для использования пациенты с ≥ 6 рецидивов в год | Стоимость (дженерик) * |
|---|---|---|---|---|
Ацикловир (Зовиракс) | 400 мг два раза в день | 78 до 79 | Да 9002 905 4) | |
Фамцикловир (Фамвир) | 250 мг два раза в день | 79 | Да | 7 |
02 Валтацикловир г один раз в день | 78 до 79 | Да | 4 9 0003 | |
250 мг два раза в день † ‡ | 78 до 79 | Да | 3 | |
500 мг один раз в день | 71 | 71 | 3 | |
250 мг один раз в сутки † ‡ | 54 | № | 2 |
ТАБЛИЦА 3
Дозы и характеристики хронического подавляющего лечения гениталий Инфекция
| Препарат | Дозировка | Снижение частоты рецидивов (в процентах) | Рекомендовано для пациентов с ≥ 6 рецидивов в год | Стоимость (дженерик) * |
|---|---|---|---|---|
Ацикловир) 9 (Зовиракловир) | 400 мг два раза в день | 78-79 | Да | $ 5 (4) |
Фамцикловир (Фамвир) | 250 мг два раза в день | 79 | Да | 7 | 1 г один раз в день | 78 до 79 | Да | 4 |
250 мг дважды в день † ‡ | 78 до 79 | 78 до 79 | 3 | |
500 мг один раз в сутки | 71 | Нет | 3 | |
250 мг один раз в сутки † ‡ | 2 |
Аспирин в дозировке 125 мг в день сокращал количество дней активной инфекции почти на 50%. участвовал в небольшом неслепом пилотном исследовании.22 Будущие исследования должны определить, играет ли эта недорогая альтернатива роль в подавлении генитального герпеса. Вакцины, исследования которых все еще находятся на начальной стадии, могут в будущем снизить частоту и тяжесть рецидивов23.
ЭПИЗОДИЧЕСКАЯ ТЕРАПИЯ
Эпизодическое лечение предназначено для уменьшения симптомов и инфекционности во время рецидивов, а не для уменьшения частоты рецидивов. Ацикловир, принимаемый в течение нескольких минут или часов после начала продрома рецидива, оказывает статистическое, хотя и минимальное преимущество при рецидивирующих инфекциях генитального герпеса.24 Фамцикловир и валацикловир несколько более эффективны для лечения рецидивирующих инфекций.
Поскольку польза, хотя и статистически значимая, невелика, многие ставят под сомнение клиническую полезность эпизодического лечения.25,26 Пациенты с частыми рецидивами в подавляющем большинстве выбирают супрессивную терапию, а не эпизодическую терапию.13,27 Однако у пациентов с меньшим количеством рецидивов , может быть трудно определить, что составляет клиническое значение в этой стигматизирующей, изолирующей болезни.Поскольку количество, тяжесть и личные последствия рецидивов сильно различаются, пациентов следует поощрять к участию в принятии решений относительно эпизодической противовирусной терапии (Таблица 4).
Просмотреть / распечатать таблицу
ТАБЛИЦА 4
Дозировки и стоимость противовирусных средств для лечения эпизодического генитального герпеса
| Препарат | Дозировка | Стоимость за эпизод * | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
200 мг 5 раз в день в течение 5 дней | $ 32 (24–27) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
800 мг два раза в день в течение 5 дней | 49 (36–40) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Фамцикловир (Фамвир) | 125 мг два раза в день в течение 5 дней | 28 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Валацикловир (Валтрекс) | 500 мг два раза в день в течение 5 дней | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Лекарство | Дозировка | Стоимость за эпизод * |
|---|---|---|
Ацикловир (Зовиракс) | 200 мг 5 раз в день в течение 5 дней | $ 32 (24–27) |
800 мг два раза в день в течение 5 дней | ||
Фамцикловир (Фамвир) | 125 мг два раза в день в течение 5 дней | 28 |
Валацикловир (Валтрекс) 9002 500 мг два раза в день ежедневно в течение 5 дней | 30 |
ПРОФИЛАКТИКА
Одна надежда в лечении генитального герпеса заключается в том, что это может повлиять на скорость выделения и передачи, хотя связь между снижением вирусного выделения и снижением фактической передачи еще не выявлена. показано.28 Бессимптомное выделение снижается на 95% при супрессивной терапии ацикловиром, 29,30, но некоторое выделение все же происходит. Возможные превентивные стратегии перечислены в таблице 5.3, 14, 28, 31, 32
Симптомы, диагностика, лечение и причины герпеса
Герпес: введение
Герпес:
Герпес — это сексуальный
передаваемое заболевание (ЗППП), вызываемое вирусами простого герпеса типа 1 (ВПГ
-1) и тип 2 (HSV-2). У большинства людей их нет или они минимальны… подробнее о герпесе.
Герпес: Вирус, один подтип которого вызывает герпес, а другой — генитальный герпес.
Более подробная информация о симптомах,
причины и методы лечения герпеса доступны ниже.
Симптомы герпеса
Подробнее о симптомах герпеса
Лечение герпеса
- Лечение герпеса зависит от локализации и тяжести инфекции, а также от других факторов, связанных с пациентом, таких как иммунодефицит пациента (ВИЧ, химиотерапия, другие лекарства). Лечение включает:
- Местная терапия — при оральном / лицевом герпесе и генитальном герпесе
- Идоксуридин 0.5% препараты
- Повидин-йод 10% препараты
- Крем ацикловир для местного применения
- Местная терапия — при оральном / лицевом герпесе и генитальном герпесе
- другие процедуры … »
Подробнее о лечении герпеса
Домашнее диагностическое тестирование
Домашнее медицинское обследование, связанное с герпесом:
Ошибочно диагностирован герпес?
Герпес: истории пациентов, родственные
Альтернативные методы лечения герпеса
Альтернативные методы лечения или домашние средства, которые были перечислены в различных источниках как потенциально полезные для герпеса, могут включать:
Типы герпеса
Подробнее о типах герпеса
Излечимые типы герпеса
К потенциально излечимым типам герпеса относятся:
- Посттрансплантационный герпес
- Герпес, связанный с ВИЧ
- Герпес, связанный с профессиональным облучением
- другие типы… »
Редкие типы герпеса:
К редким видам герпеса относятся:
- Посттрансплантационный герпес
- Герпес, связанный с ВИЧ
- Герпес, связанный с профессиональным облучением
- другие типы … »
Диагностические тесты на герпес
Подробнее о тестах на герпес
Герпес: осложнения
Подробнее об осложнениях герпеса.
Причины герпеса
Подробнее о причинах герпеса.
Дополнительная информация о причинах герпеса:
Заболевания, связанные с герпесом
Изучите причины этих заболеваний, которые похожи на герпес или связаны с ним:
Герпес: недиагностированные состояния
Часто недиагностируемые болезни в смежных медицинских категориях:
Ошибочный диагноз и герпес
Псориаз, часто не диагностируемая причина кожных симптомов у детей : Страдающие дети
кожное заболевание, называемое псориазом, часто не диагностируется.Основная проблема в том, что псориаз у детей встречается редко и нечасто.
видел … читать дальше »
Подробнее о неправильном диагнозе и герпесе
Герпес: врачи-исследователи и специалисты
Врачи и специалисты в области научных исследований:
Другие услуги врача, терапевта и специалиста по исследованию:
Больницы и клиники: герпес
Рейтинги качества исследований и меры безопасности пациентов
для медицинских учреждений по специальностям, связанным с герпесом:
Оценки качества больниц и клиник »
Выбор лучшей больницы:
Более общая информация, не обязательно в отношении герпеса,
по работе стационара и качеству хирургической помощи:
Последние методы лечения герпеса
См. Полный список из 8
новейшие методы лечения герпеса
Герпес: анимация
Больше анимации и видео о герпесе
Исследования герпеса
Посетите наши исследовательские страницы, чтобы узнать о текущих исследованиях методов лечения герпеса.
Клинические испытания герпеса
На веб-сайте ClinicalTrials.gov, расположенном в США, приводится информация о федеральных
и частные клинические испытания с участием людей-добровольцев.
Некоторые из клинических испытаний, перечисленных на ClinicalTrials.gov для лечения герпеса, включают:
Показать полный список из 64
Клинические испытания герпеса
Герпес: общие темы
Типы герпеса
Доски объявлений о герпесе
Связанные форумы и медицинские истории:
Интерактивные форумы с пользователем
Прочтите о другом опыте, задайте вопрос о герпесе или ответьте на чей-то вопрос на наших досках сообщений:
Выдержки из статьи о герпесе
Герпес — это сексуальный
передаваемое заболевание (ЗППП), вызываемое вирусами простого герпеса типа 1 (ВПГ
-1) и тип 2 (HSV-2).У большинства людей нет или только минимальные признаки или
симптомы инфекции ВПГ-1 или ВПГ-2. Когда признаки появляются, они
обычно появляются в виде одного или нескольких волдырей на половых органах или вокруг них или
прямая кишка. Волдыри лопаются, оставляя болезненные язвы (язвы), которые могут
от двух до четырех недель на заживление в первый раз. Обычно другой
вспышка может появиться через несколько недель или месяцев после первой, но почти всегда
менее серьезен и короче, чем первая серия. Хотя инфекция
могут оставаться в организме на неопределенный срок, количество вспышек имеет тенденцию к снижению
вниз в течение многих лет.(Источник: выдержка из Genital Herpes: DSTD)
Определения герпеса:
Инфекция, вызванная вирусом простого герпеса; влияет на кожу и нервную систему; образует небольшие временные (но иногда болезненные) волдыри на коже и слизистых оболочках.
— (Источник — База данных болезней)
Вирусные заболевания, вызывающие высыпания на коже или слизистой оболочке
— (Источник — WordNet 2.1)
Содержимое для герпеса:
Опросы пользователей и форумы
»Следующая страница: Что такое герпес?
Медицинские инструменты и изделия:
Инструменты и услуги:
Медицинские изделия:
Форумы и доски сообщений
- Задайте или ответьте на вопрос в досках:
.
Значение имени для детей: Выбор имени. Как выбрать имя для ребенка
Выбор имени. Как выбрать имя для ребенка
Главная → Выбор имени
Имена на букву
ВсеАБВГДЕЖЗИКЛМНОПРСТУФХЦЧШЭЮЯ
Популярные имена
ВсеЖенскиеМужские
Женские имена
| Александра 1373 |
| Алена 578 |
| Алина 958 |
| Алиса 1135 |
| Анастасия 1252 |
| Анна 1295 |
| Арина 825 |
| Валерия 788 |
| Варвара 565 |
| Василиса 622 |
| Вероника 798 |
| Виктория 976 |
| Дарья 940 |
| Диана 794 |
| Ева 1390 |
| Екатерина 654 |
| Елизавета 741 |
| Злата 640 |
| Кира 699 |
| Кристина 654 |
| Ксения 738 |
| Маргарита 521 |
| Мария 944 |
| Милана 821 |
| Ольга 643 |
| Полина 754 |
| София 1347 |
| Таисия 458 |
| Ульяна 480 |
| Юлия 616 |
Все женские имена
Мужские имена
| Александр 1429 |
| Алексей 709 |
| Андрей 816 |
| Арсений 856 |
| Артем 1207 |
| Владимир 543 |
| Владислав 696 |
| Георгий 296 |
| Глеб 644 |
| Даниил 777 |
| Денис 549 |
| Дмитрий 613 |
| Егор 858 |
| Иван 687 |
| Илья 682 |
| Кирилл 922 |
| Константин 590 |
| Максим 1008 |
| Марк 1125 |
| Матвей 970 |
| Михаил 601 |
| Никита 872 |
| Николай 368 |
| Павел 457 |
| Роман 659 |
| Сергей 591 |
| Степан 400 |
| Тимофей 590 |
| Федор 335 |
| Ярослав 641 |
Все мужские имена
Последние просмотры
- Николай
- Павел
- Клим
- Аиша
- Ника
- Гордей
- Даниил
- Фелиция
- Родион
- Алла
Топ имен за сегодня
Что значит имя вашего ребенка
Как назвать ребенка?
Существует мнение, что имя оказывае влияние на судьбу ребенка. Правильно выбранное, оно помогает быть счастливым, «неправильное» имя привлекает несчастья… Не важно так ли это на самом деле. Главное, что имя – это первый подарок, который родители преподносят своему малышу. Одни руководствуются красивым звучанием, другие называт ребенка вчесть родственников, знаменитых люде, а кто-то просто следует моде. Но мода меняется быстро, а имя дается человеку на всю жизнь. Поэтому помните, что выбирая имя, нельзя считаться только с собственным вкусом, который может и подвести. Ведь расплачиваться занеудачный выбор придеться вашему ребенку. Чтобы исключить такую сиитуацию, выбирайте имя по правилам и обычаям, которые существуют много тысяч лет назад.
Правильно выбранное, оно помогает быть счастливым, «неправильное» имя привлекает несчастья… Не важно так ли это на самом деле. Главное, что имя – это первый подарок, который родители преподносят своему малышу. Одни руководствуются красивым звучанием, другие называт ребенка вчесть родственников, знаменитых люде, а кто-то просто следует моде. Но мода меняется быстро, а имя дается человеку на всю жизнь. Поэтому помните, что выбирая имя, нельзя считаться только с собственным вкусом, который может и подвести. Ведь расплачиваться занеудачный выбор придеться вашему ребенку. Чтобы исключить такую сиитуацию, выбирайте имя по правилам и обычаям, которые существуют много тысяч лет назад.
Из Древней Руси до нас дашли в основном «княжеские» имена – Олег, Ярослав, Владимир… Считалось, что привлекали славу, власть, богатство. Женских восточнославянских имен дошло да нас гораздо меньше, чем мужских. Но в летописях мы встречаем такие имена как Голуба, Забава, Доброслава… Какие они ласковые и благозвучные! С приходом на Русь христианства появились новые имена, в основном имеющие греческие корни. Теперь имя давали при крещении. А его выбор определялся святцами в зависимости от времени рождения малыша. Считалось, что святой, в честь которого назвали ребенка, на всю жизнь становиться его покровителем. Многое может повлиять на выбор родителей. Но имя должно звучать красиво, быть приятным по форме. Одни имена звучат твердо и жестко: Игорь, Дмитрий, Жанна, Дина. У детей с такими именами формируется настойчивый характер. Обладатели мягких имен: Светлана, Наталья Алексей и т. д.- обычно имеют спокойный, покладистый характер. Есть нейтральные имена: Артем, Роман, Ольга, Анна и т. д. Как правило, эти люди уравновешены, рассудительны, в меру настойчивы.
Теперь имя давали при крещении. А его выбор определялся святцами в зависимости от времени рождения малыша. Считалось, что святой, в честь которого назвали ребенка, на всю жизнь становиться его покровителем. Многое может повлиять на выбор родителей. Но имя должно звучать красиво, быть приятным по форме. Одни имена звучат твердо и жестко: Игорь, Дмитрий, Жанна, Дина. У детей с такими именами формируется настойчивый характер. Обладатели мягких имен: Светлана, Наталья Алексей и т. д.- обычно имеют спокойный, покладистый характер. Есть нейтральные имена: Артем, Роман, Ольга, Анна и т. д. Как правило, эти люди уравновешены, рассудительны, в меру настойчивы.
Не следует забывать и о том, что кроме имени у человека есть отчество и фамилия. И необходимо, чтобы они сочетались между собой. Исследователи влияния имени на судьбу человека дают еще один совет: при выборе имени обращайте внимание на то, в какое время года родился ребенок. Зимой рождаются волевые, целеустремленные личности, часто имеющие крутой нрав. Поэтому «зимним» детям давать лучше мягкие имена. «Весенние» дети талантливы, изобретательны, но слишком ранимы. Им нужно давать тердо звучащие имена. Летом рождаются натуры широкие, эмоциональные, но часто бывающие слабохарактерными. Им также надо давать «твердые» имена. «Осенние» дети универсальны, серьезны, всесторонне одарены. Им можно давать любые имена.
Поэтому «зимним» детям давать лучше мягкие имена. «Весенние» дети талантливы, изобретательны, но слишком ранимы. Им нужно давать тердо звучащие имена. Летом рождаются натуры широкие, эмоциональные, но часто бывающие слабохарактерными. Им также надо давать «твердые» имена. «Осенние» дети универсальны, серьезны, всесторонне одарены. Им можно давать любые имена.
Александра
др. -греч. – «защитница людей»
Если Сашенька в семье единственный ребенок – она будет упряма и капризна. Не очень любит играть с другими детьми. Обладает хорошим здоровьем. В школьном возрасте с удовольствием посещает спортивные секции, в спорте проявляет целеустремленность и может добиваться хороших результатов.
Скрытна, редко находит общий язык с матерью. Учится хорошо, если сама решит, что это нужно. Домашние дела ее не привлекают; когда в доме начинается генеральная уборка, Саша предпочитает «заболеть», но, находясь в гостях или там, где ее мало знают, способна поразить своим трудолюбием. Несколько замкнута, производит впечатление нелюдимой, хотя, по существу, очень доверчива. Не пытайтесь с ней хитрить: принципиальная во всем, она не понимает и не прощает малейшего обмана, и вы навсегда утратите ее расположение. Сама она кристально чиста и требует такой же правдивости от других.
Несколько замкнута, производит впечатление нелюдимой, хотя, по существу, очень доверчива. Не пытайтесь с ней хитрить: принципиальная во всем, она не понимает и не прощает малейшего обмана, и вы навсегда утратите ее расположение. Сама она кристально чиста и требует такой же правдивости от других.
Рано начинает дружить с мальчиками, она и позже чувствует себя лучше в обществе мужчин, которые с нею охотно дружат.
В юности становится более открытой, появляется откровенность в отношениях с матерью. Саша имеет четкое представление о своем месте в жизни, она обязательно попытается получить высшее образование, поступить в институт. Из Александр получаются хорошие врачи, бухгалтеры, их привлекает вождение автомобиля. Любят смотреть хоккей и футбол.Замуж выходят, как правило, поздно, муж Александры находит в ней не только хорошего друга и помощника, но и прекрасную хозяйку, заботливую мать. Любовь преображает Александру, избавляет от присущей ее натуре праздности. Очень любит путешествовать, жить в палатке, проводить время за городом. В браке постарается завести двоих-троих детей, будет строгой матерью, для своей семьи способна сделать многое. Со свекровью отношения сложные.
В браке постарается завести двоих-троих детей, будет строгой матерью, для своей семьи способна сделать многое. Со свекровью отношения сложные.
Ваши именины: 6 мая, 31 мая
Древнегерманское имя, несущее в основе корень благородная.
Стало популярным благодаря героине сказки Л. Кэролла Алиса в Стране Чудес. Женщина с этим именем обладает противоречивым характером. Она покладиста, прагматична, бережлива, чистоплотна, брезглива, настойчива и принципиальна. Еще Алиса немного сентиментальна, но лишена чувства зависти. Алиса решительна в своих поступках, работу выполняет спокойно и обстоятельно, всегда доводит начатое дело до конца. Она старается держаться в тени и особо не выделяться на общем фоне. При этом Алиса обладает ярко выраженной индивидуальностью и любит комфорт. Алисе присуще врожденное чувство справедливости. Мужа она выбирает очень тщательно, поскольку считает, что он должен занимать прочное положение в обществе и дать ей материальное благополучие. Важна для неё и сексуальность будущего супруга. В жизни ей редко удается быть лидером, и потому свое стремление к доминированию она пытается реализовать в интимных отношениях.
Важна для неё и сексуальность будущего супруга. В жизни ей редко удается быть лидером, и потому свое стремление к доминированию она пытается реализовать в интимных отношениях.
При всей своей сексуальности, влюбчивости и даже способности на супружескую измену, Алиса никогда не теряет голову. Замуж она выходит поздно. Алиса любит гостей. Она обычно хорошо ладит со свекровью, которая часто живет с ней в одной семье. Алиса склонна к профессии врача, архитектора, художника, конструктора, журналиста, филолога.
Наум – значение имени для ребенка. Выбор имени
Наум – интеллигентное мужское имя собственное, предполагающее, что носитель его должен иметь чуткое сердце – перевод древнего обращения звучит как «утешитель».
Происхождение имени
Древнееврейскому народу принадлежит изучаемое вами имя Наум. Значение имени для ребенка получено от прилагательного, ставшего его основой – «нахум» (утешающий). Прозвище призвано сообщать, что носитель его – сердобольный человек и искренне сопереживает малейшим неприятностям окружающих.
Общая характеристика
Наумушка растет всеобщим любимцем, это ласковый и добрый ребенок, позитивный и оптимистично смотрящий на мир. Характером мальчонка походит больше на мать, нежели на отца, слушается родителей не всегда, может вредничать и пытаться проявить независимость.
В минуты каприза важно не потакать Наумке, обычно необоснованное вредное поведение быстро сменяется хорошим настроением.
Подрастая, мальчуган все больше проникается уважением к собственным родителям, любую их просьбу выполняет как можно скорее, и всегда внемлет наставлениям старшего поколения.
Всегда вокруг Наумки можно лицезреть много друзей, которые как сами могут рассчитывать на его поддержку, так и без колебаний подставят свое плечо, если понадобится.
В школьном обучении Наума могут возникать проблемы в гуманитарной области, так как к точным наукам он тяготеет больше. Увлекшись решением задачек и ребусов, может забыть написать сочинение или выучить заданное стихотворение.
Поможет Умка решать математические задачки и соседу по парте, даст списать на контрольной всем, кто попросит – безотказность и щедрость с его стороны ценится одноклассниками.
У Наума врожденный идеальный музыкальный слух. Он виртуозно играет на инструменте, который выберет для обучения, сражая наповал своим мастерством девушек, и завоевывая своим талантом популярность среди сверстников.
Альтруизм «утешителя» и стремление помочь людям определяют профессию юноши: ему удастся быть нужным в области психологии, социальной работы, медицины. Талант к музыке также может открыть для Наума хорошие перспективы, главное, чтобы ему не попались на пути люди, способные ради наживы на предательство.
Положительные черты характера
Юноша с добрым именем отличается небывалым трудолюбием. Любое начатое дело он старается довести до совершенства, никогда не откладывает работу на потом.
Парень начитан, с ним всегда интересно вести беседу, однако он привык больше слушать, нежели говорить.
Женатый Наум – настоящий домосед в хорошем понимании определения. Он умеет принимать гостей и любит устраивать супруге романтические вечера за ужином при свечах.
Отрицательные черты
Взрослея, Наум становится более скрытным, предпочитает умалчивать некоторую личную информацию даже от самых близких людей. Он по-иному смотрит на окружение, и уже не так доверяет своим приятелям. Если случится пережить предательство или личную трагедию, Наумушка превратится в отшельника, замкнутого и недоверчивого человека.
К противоположному полу мужчина относится настороженно и не спешит делать первые шаги, чтобы завоевать сердце понравившейся дамы. В силу своей медлительности и неуверенности женится обладатель имени зачастую довольно поздно.
Знак зодиака
- Знак Стрельца отлично подходит имени Наум.
- Юпитер, отвечающий за властолюбие и карьерный успех, покровительствует нареченному данным прозвищем ребенку.
- Цвет, способный принести удачу мальчику – темно-красный.

- Разновидность граната – карбункул – является для носителя имени защитным талисманом.
Уменьшительно-ласкательное
Нёма, Нёмчик, Нёмочка, Нюма, Нюмка, Нюмик, Наумушка, Наумчик, Наумик, Умка, Умчик, Наумка, Наумко, Наумочка.
Варианты имени
Нахум, Нэйхем.
Исторические личности
- 830-е – 910 – болгарский святой Наум Орхидский.
- 1879 – 1955 – советский актер Наум Рогожин.
- 1889 – 1969 – грузинский митрополит Наум (Шавианидзе).
- 1890 – 1977 – российский и американский скульптор, архитектор и художник Наум Габо.
- 1899 – 1981 – советский разведчик Наум Эйтингон.
- 1921 – 1988 – советский поэт Наум Гребнев.
- 1924 – 1989 – советский актер Наум Бирман.
- 1926 – 2005 – болгарский епископ Наум (в миру – Никола Шотлев).
- 1927 – 2006 – советский пианист Наум Штаркман.
- 1939 – 2009 – советский поэт-песенник Наум Олев.

- 1925 г.р. – русский драматург и поэт Наум Коржавин (Мандель – настоящая фамилия).
- 1937 г.р. – российский историк кино и киновед Наум Клейман.
- 1968 г.р. – болгарский епископ Наум (Дмитров).
- 1961 г.р. – македонский епископ Наум (в миру – Дзвонимир Илиевский).
- 1977 г.р. – участник КВН Наум Баруля.
Именины
- 05 января
- 03 июля
- 09 августа
- 10 сентября
- 14 декабря
Источники
- В. А. Никонов (В.А. Никонов). «Ищет имя» ( Глядя на имя ). Изд. «Советская Россия». Москва, 1988. ISBN 5-268-00401-8
- Н. А. Петровский (Н. А. Петровский). «Словарь русских личных имён» ( Словарь русских имен ). ООО Издательство «АСТ». Москва, 2005. ISBN 5-17-002940-3
- [1] А. В. Суперанская (А.В. Суперанская). «Современный словарь имён: Сравнение. Истоки. Правописание ). Айрис-пресс. Москва, 2005.
 ISBN 5-8112-1399-9
ISBN 5-8112-1399-9 - [2] А. В. Суперанская (А.В. Суперанская). «Словарь русских имён» ( Словарь русских имен ). Издательство Эксмо. Москва, 2005. ISBN 5-699-14090-5
СТАТЬИ ПО ТЕМЕ
Обновлено: 30.01.2020 17:42
как выбирать имя для ребенка
Значение имен играет очень важную роль при выборе имени для ребенка.
«Значение имени часто недооценивают, — говорит Наталья Гусаковская, астролог-лингвист, уже 20 лет изучающая значение имени и его влияние на характер человека, в сочетании с его знаком Зодиака. – А это – одна из ключевых причин формирования тех или иных черт характера ребенка, которые могут проявляться уже в юном возрасте».
Как же правильно выбрать имя для ребенка и как учитывать значение имен?
Вот основные факторы, которые важно учитывать, выбирая имя для ребенка:
-
Твердость имени (его звучание) -
Сочетание имени и отчества -
Время года, когда родился ребенок -
Его знак Зодиака
Твердость имени
Разделяют имена твердые (например, Игорь, Дмитрий, Анатолий, Константин, Дарья, Екатерина, Жанна, Дина). Эти имена звучат жестко, и их обладатели отличаются решительным, независимым, порой даже упрямым характером. Это целеустремленные лидеры.
Эти имена звучат жестко, и их обладатели отличаются решительным, независимым, порой даже упрямым характером. Это целеустремленные лидеры.
Имена могут быть средними по своей твердости (или нейтральными), например, Павел, Артем, Илья, Виталий, Роман, Ангелина, Анастасия, Ольга, Надежда, Любовь. Это уравновешенные, рассудительные личности, скорее деликатные, чем настойчивые, но при необходимости, могут демонстрировать и решительность, и твердость духа.
Также бывают мягкие имена, как например, Максим, Алексей, Василий, Светлана, Елена, Анна, Вера, Наталья, Сергей. Обладатели этих имен обычно очень покладистые и терпеливые люди, которых непросто вывести из себя. Они долго принимают решение и придерживаются мнения, что лучше сто раз отмерять и вообще не резать. 🙂
Сочетание имени и отчества
Здесь есть несколько простых правил:
-
Желательно, чтобы имя и отчество гармонировали по звучанию. Так, если имя заканчивается на гласную букву, отчество желательно, чтоб начиналось на согласную и наоборот. В противном случае имя-отчество будет сложно выговариваться, люди могут делать ошибки, чем будут провоцировать у его обладателя лишние подсознательные комплексы.
Так, если имя заканчивается на гласную букву, отчество желательно, чтоб начиналось на согласную и наоборот. В противном случае имя-отчество будет сложно выговариваться, люди могут делать ошибки, чем будут провоцировать у его обладателя лишние подсознательные комплексы. -
Не стоит называть мальчика именем папы. Сын потом всю жизнь не может избавить от постоянного подсознательного сравнения с отцом, а также часто в точности копирует все негативные черты характера папы. -
Если отчество у ребенка нейтральное или жесткое – ему лучше дать мягкое имя. Если мягкое – то имя может быть любым: мягким, жестким или нейтральным.
Мама-форумчанка UAUA.info под ником YANA рассказывает: «Мужа зовут Константин. И все наши родственники настаивали назвать дочку Александрой. Но это же ужас – Александра Константиновна, представляете?? В итоге я настояла и назвали Анной. И ничуть не жалею, у девочки очень спокойный, терпеливый и покладистый характер – я верю в значение имен».
Время года, когда родился ребенок
Зимние дети жесткие, волевые и целеустремленные. Девочки, рожденные зимой, часто имеют мужской характер. Они властные и неуступчивые, им достаточно сложно сходиться с новыми знакомыми, они тяготеют к точным и естественным наукам. Поэтому детям, рожденным зимой, лучше всего давать мягкие имена.
Читай также: Китайский гороскоп: характеристика знаков
Весенние дети – это чувствительные личности, с легко уязвимой и неустойчивой нервной системой. Они часто талантливы, особенно в творчестве, но неуверенные в себе, поэтому им сложно чего-то добиться в жизни. Лучшим вариантом для такой личности станет твердо звучащее имя, которое придаст человеку больше целеустремленности и силы духа.
Летние дети гордые, храбрые, любят риск, часто даже на грани экстрима, и приключения. Хорошо ладят с животными. Но они часто страдают боязливостью, малодушием и бесхарактерностью. Чтобы придать больше уверенности такому ребенку, ему лучше дать твердое имя.
Чтобы придать больше уверенности такому ребенку, ему лучше дать твердое имя.
Осенние дети универсальны. Они рассудительные и вдумчивые, обладают мягким характером, пытливым умом, никогда не повторяют ошибок. Проявляют достаточную мудрость и великодушие к промахам других людей. Всесторонне одарены. Таким личностям подойдет любое имя, оно только дополнит их и так гармоничную натуру.
Знак Зодиака ребенка
Знак Зодиака также важно учитывать, когда выбираешь имя для ребенка.
Жестким огненным знакам (овнам, львам и стрельцам) нужны мягкие имена.
Мягким водным (рыбы, рак и скорпион) и земным знакам (телец, козерог и дева) подойдут нейтральные или жесткие имена. Нейтральные лучше выбрать, в первую очередь, скорпиону, тельцу и козерогу, чтобы смягчить специфику и чрезмерное упрямство.
Воздушным знакам могут подойти как жесткие (близнецам), так и нейтральные (весам и водолеям) имена.
И в завершение – еще несколько общих советов по выбору имени для ребенка:
-
Не называйте ребенка в честь родственников, особенно тех, кого уже нет в живых. -
Не давайте ребенку чрезмерно экзотическое имя. -
Не поддавайтесь искушению и не давайте ребенку имя в честь известных личностей, значимых событий (например, Революция), героев любимых фильмов, литературных произведений и т.п.
Удачного выбора имени и счастливой судьбы ребенку!
Полезный сервис: Календарь имен: значение имени
Читай также: Как зачать девочку: 6 простых способов
Имя — значение имени
- Лунная красота
- Луна и здоровье
- Лунное зачатие
- Главная
- Карта сайта
- О проекте
- Контакты
- Прогноз на сегодня
- Овен
- Овен гороскоп 2021
- Овен — гороскоп на январь 2021
- Овен — гороскоп на февраль 2021
- Овен — гороскоп на март 2021
- Овен — гороскоп на апрель 2021
- Овен — гороскоп на май 2021
- Овен — гороскоп на июнь 2021
- Овен — гороскоп на июль 2021
- Овен — гороскоп на август 2021
- Овен — гороскоп на сентябрь 2021
- Овен — гороскоп на октябрь 2021
- Овен — гороскоп на ноябрь 2021
- Овен — гороскоп на декабрь 2021
- Овен гороскоп 2020
- Овен — гороскоп на октябрь 2020
- Овен — гороскоп на ноябрь 2020
- Овен — гороскоп на декабрь 2020
- Овен – совместимость
- Овен-мужчина
- Овен-мужчина совместимость
- Овен-женщина
- Овен-женщина совместимость
- Овен-женщина — Овен-мужчина
- Овен-женщина — Телец-мужчина
- Овен-женщина — Близнецы-мужчина
- Овен-женщина — Рак-мужчина
- Овен-женщина — Лев-мужчина
- Овен-женщина — Дева-мужчина
- Овен-женщина — Весы-мужчина
- Овен-женщина — Скорпион-мужчина
- Овен-женщина — Стрелец-мужчина
- Овен-женщина — Козерог-мужчина
- Овен-женщина — Водолей-мужчина
- Овен-женщина — Рыбы-мужчина
- Овен гороскоп 2021
- Телец
- Телец — гороскоп 2021
- Телец — гороскоп на январь 2021
- Телец — гороскоп на февраль 2021
- Телец — гороскоп на март 2021
- Телец — гороскоп на апрель 2021
- Телец — гороскоп на май 2021
- Телец — гороскоп на июнь 2021
- Телец — гороскоп на июль 2021
- Телец — гороскоп на август 2021
- Телец — гороскоп на сентябрь 2021
- Телец — гороскоп на октябрь 2021
- Телец — гороскоп 2020
- Телец — гороскоп на октябрь 2020
- Телец — гороскоп на ноябрь 2020
- Телец — гороскоп на декабрь 2020
- Телец – совместимость
- Телец-мужчина
- Телец-мужчина совместимость
- Телец-женщина
- Телец-женщина совместимость
- Телец-женщина — Овен-мужчина
- Телец-женщина — Телец-мужчина
- Телец-женщина — Близнецы-мужчина
- Телец-женщина — Рак-мужчина
- Телец-женщина — Лев-мужчина
- Телец-женщина — Дева-мужчина
- Телец-женщина — Весы-мужчина
- Телец-женщина — Скорпион-мужчина
- Телец-женщина — Стрелец-мужчина
- Телец-женщина — Козерог-мужчина
- Телец-женщина — Водолей-мужчина
- Телец-женщина — Рыбы-мужчина
- Телец — гороскоп 2021
- Близнецы
- Близнецы — гороскоп 2021
- Близнецы — гороскоп на январь 2021
- Близнецы — гороскоп на февраль 2021
- Близнецы — гороскоп на март 2021
- Близнецы — гороскоп на апрель 2021
- Близнецы — гороскоп на май 2021
- Близнецы — гороскоп на июнь 2021
- Близнецы — гороскоп на июль 2021
- Близнецы — гороскоп на август 2021
- Близнецы — гороскоп на сентябрь 2021
- Близнецы — гороскоп на октябрь 2021
- Близнецы — гороскоп 2020
- Близнецы — гороскоп на октябрь 2020
- Близнецы — гороскоп на ноябрь 2020
- Близнецы — гороскоп на декабрь 2020
- Близнецы — совместимость
- Близнецы-мужчина
- Близнецы-мужчина совместимость
- Близнецы-женщина
- Близнецы-женщина совместимость
- Близнецы-женщина — Овен-мужчина
- Близнецы-женщина — Телец-мужчина
- Близнецы-женщина — Близнецы-мужчина
- Близнецы-женщина — Рак-мужчина
- Близнецы-женщина — Лев-мужчина
- Близнецы-женщина — Дева-мужчина
- Близнецы-женщина — Весы-мужчина
- Близнецы-женщина — Скорпион-мужчина
- Близнецы-женщина — Стрелец-мужчина
- Близнецы-женщина — Козерог-мужчина
- Близнецы-женщина — Водолей-мужчина
- Близнецы-женщина — Рыбы-мужчина
- Близнецы — гороскоп 2021
- Рак
- Рак — гороскоп 2021
- Рак — гороскоп на январь 2021
- Рак — гороскоп на февраль 2021
- Рак — гороскоп на март 2021
- Рак — гороскоп на апрель 2021
- Рак — гороскоп на май 2021
- Рак — гороскоп на июнь 2021
- Рак — гороскоп на июль 2021
- Рак — гороскоп на август 2021
- Рак — гороскоп на сентябрь 2021
- Рак — гороскоп на октябрь 2021
- Рак — гороскоп 2020
- Рак — гороскоп на октябрь 2020
- Рак — гороскоп на ноябрь 2020
- Рак — гороскоп на декабрь 2020
- Рак — совместимость
- Рак-мужчина
- Рак-мужчина совместимость
- Рак-женщина
- Рак-женщина совместимость
- Рак-женщина — Овен-мужчина
- Рак-женщина — Телец-мужчина
- Рак-женщина — Близнецы-мужчина
- Рак-женщина — Рак-мужчина
- Рак-женщина — Лев-мужчина
- Рак-женщина — Дева-мужчина
- Рак-женщина — Весы-мужчина
- Рак-женщина — Скорпион-мужчина
- Рак-женщина — Стрелец-мужчина
- Рак-женщина — Козерог-мужчина
- Рак-женщина — Водолей-мужчина
- Рак-женщина — Рыбы-мужчина
- Рак — гороскоп 2021
- Лев
- Лев — гороскоп 2021
- Лев — гороскоп на январь 2021
- Лев — гороскоп на февраль 2021
- Лев — гороскоп на март 2021
- Лев — гороскоп на апрель 2021
- Лев — гороскоп на май 2021
- Лев — гороскоп на июнь 2021
- Лев — гороскоп на июль 2021
- Лев — гороскоп на август 2021
- Лев — гороскоп на сентябрь 2021
- Лев — гороскоп на октябрь 2021
- Лев — гороскоп 2020
- Лев — гороскоп на октябрь 2020
- Лев — гороскоп на ноябрь 2020
- Лев — гороскоп на декабрь 2020
- Лев — совместимость
- Лев-мужчина
- Лев-мужчина совместимость
- Лев-женщина
- Лев-женщина совместимость
- Лев-женщина — Овен-мужчина
- Лев-женщина — Телец-мужчина
- Лев-женщина — Близнецы-мужчина
- Лев-женщина — Рак-мужчина
- Лев-женщина — Лев-мужчина
- Лев-женщина — Дева-мужчина
- Лев-женщина — Весы-мужчина
- Лев-женщина — Скорпион-мужчина
- Лев-женщина — Стрелец-мужчина
- Лев-женщина — Козерог-мужчина
- Лев-женщина — Водолей-мужчина
- Лев-женщина — Рыбы-мужчина
- Лев — гороскоп 2021
- Дева
- Дева — гороскоп 2021
- Дева — гороскоп на январь 2021
- Дева — гороскоп на февраль 2021
- Дева — гороскоп на март 2021
- Дева — гороскоп на апрель 2021
- Дева — гороскоп на май 2021
- Дева — гороскоп на июнь 2021
- Дева — гороскоп на июль 2021
- Дева — гороскоп на август 2021
- Дева — гороскоп на сентябрь 2021
- Дева — гороскоп на октябрь 2021
- Дева — гороскоп 2020
- Дева — гороскоп на октябрь 2020
- Дева — гороскоп на ноябрь 2020
- Дева — гороскоп на декабрь 2020
- Дева — совместимость
- Дева-мужчина
- Дева-мужчина совместимость
- Дева-женщина
- Дева-женщина совместимость
- Дева-женщина — Овен-мужчина
- Дева-женщина — Телец-мужчина
- Дева-женщина — Близнецы-мужчина
- Дева-женщина — Рак-мужчина
- Дева-женщина — Лев-мужчина
- Дева-женщина — Дева-мужчина
- Дева-женщина — Весы-мужчина
- Дева-женщина — Скорпион-мужчина
- Дева-женщина — Стрелец-мужчина
- Дева-женщина — Козерог-мужчина
- Дева-женщина — Водолей-мужчина
- Дева-женщина — Рыбы-мужчина
- Дева — гороскоп 2021
- Весы
- Весы — гороскоп 2021
- Весы — гороскоп на январь 2021
- Весы — гороскоп на февраль 2021
- Весы — гороскоп на март 2021
- Весы — гороскоп на апрель 2021
- Весы — гороскоп на май 2021
- Весы — гороскоп на июнь 2021
- Весы — гороскоп на июль 2021
- Весы — гороскоп на август 2021
- Весы — гороскоп на сентябрь 2021
- Весы — гороскоп на октябрь 2021
- Весы — гороскоп 2020
- Весы — гороскоп на октябрь 2020
- Весы — гороскоп на ноябрь 2020
- Весы — гороскоп на декабрь 2020
- Весы — совместимость
- Весы-мужчина
- Весы-мужчина совместимость
- Весы-женщина
- Весы-женщина совместимость
- Весы-женщина — Овен-мужчина
- Весы-женщина — Телец-мужчина
- Весы-женщина — Близнецы-мужчина
- Весы-женщина — Рак-мужчина
- Весы-женщина — Лев-мужчина
- Весы-женщина — Дева-мужчина
- Весы-женщина — Весы-мужчина
- Весы-женщина — Скорпион-мужчина
- Весы-женщина — Стрелец-мужчина
- Весы-женщина — Козерог-мужчина
- Весы-женщина — Водолей-мужчина
- Весы-женщина — Рыбы-мужчина
- Весы — гороскоп 2021
- Скорпион
- Скорпион — гороскоп 2021
- Скорпион — гороскоп на январь 2021
- Скорпион — гороскоп на февраль 2021
- Скорпион — гороскоп на март 2021
- Скорпион — гороскоп на апрель 2021
- Скорпион — гороскоп на май 2021
- Скорпион — гороскоп на июнь 2021
- Скорпион — гороскоп на июль 2021
- Скорпион — гороскоп на август 2021
- Скорпион — гороскоп на сентябрь 2021
- Скорпион — гороскоп на октябрь 2021
- Скорпион — гороскоп 2020
- Скорпион — гороскоп на октябрь 2020
- Скорпион — гороскоп на ноябрь 2020
- Скорпион — гороскоп на декабрь 2020
- Скорпион — совместимость
- Скорпион-мужчина
- Скорпион-мужчина совместимость
- Скорпион-женщина
- Скорпион-женщина совместимость
- Скорпион-женщина — Овен-мужчина
- Скорпион-женщина — Телец-мужчина
- Скорпион-женщина — Близнецы-мужчина
- Скорпион-женщина — Рак-мужчина
- Скорпион-женщина — Лев-мужчина
- Скорпион-женщина — Дева-мужчина
- Скорпион-женщина — Весы-мужчина
- Скорпион-женщина — Скорпион-мужчина
- Скорпион-женщина — Стрелец-мужчина
- Скорпион-женщина — Козерог-мужчина
- Скорпион-женщина — Водолей-мужчина
- Скорпион-женщина — Рыбы-мужчина
- Скорпион — гороскоп 2021
- Стрелец
- Стрелец — гороскоп 2021
- Стрелец — гороскоп на январь 2021
- Стрелец — гороскоп на февраль 2021
- Стрелец — гороскоп на март 2021
- Стрелец — гороскоп на апрель 2021
- Стрелец — гороскоп на май 2021
- Стрелец — гороскоп на июнь 2021
- Стрелец — гороскоп на июль 2021
- Стрелец — гороскоп на август 2021
- Стрелец — гороскоп на сентябрь 2021
- Стрелец — гороскоп на октябрь 2021
- Стрелец — гороскоп 2020
- Стрелец — гороскоп на октябрь 2020
- Стрелец — гороскоп на ноябрь 2020
- Стрелец — гороскоп на декабрь 2020
- Стрелец — совместимость
- Стрелец-мужчина
- Стрелец-мужчина совместимость
- Стрелец-женщина
- Стрелец-женщина совместимость
- Стрелец-женщина — Овен-мужчина
- Стрелец-женщина — Телец-мужчина
- Стрелец-женщина — Близнецы-мужчина
- Стрелец-женщина — Рак-мужчина
- Стрелец-женщина — Лев-мужчина
- Стрелец-женщина — Дева-мужчина
- Стрелец-женщина — Весы-мужчина
- Стрелец-женщина — Скорпион-мужчина
- Стрелец-женщина — Стрелец-мужчина
- Стрелец-женщина — Козерог-мужчина
- Стрелец-женщина — Водолей-мужчина
- Стрелец-женщина — Рыбы-мужчина
- Стрелец — гороскоп 2021
- Козерог
- Козерог — гороскоп 2021
- Козерог — гороскоп на январь 2021
- Козерог — гороскоп на февраль 2021
- Козерог — гороскоп на март 2021
- Козерог — гороскоп на апрель 2021
- Козерог — гороскоп на май 2021
- Козерог — гороскоп на июнь 2021
- Козерог — гороскоп на июль 2021
- Козерог — гороскоп на август 2021
- Козерог — гороскоп на сентябрь 2021
- Козерог — гороскоп на октябрь 2021
- Козерог — гороскоп 2020
- Козерог — гороскоп на октябрь 2020
- Козерог — гороскоп на ноябрь 2020
- Козерог — гороскоп на декабрь 2020
- Козерог — совместимость
- Козерог-мужчина
- Козерог-мужчина совместимость
- Козерог-женщина
- Козерог-женщина совместимость
- Козерог-женщина — Овен-мужчина
- Козерог-женщина — Телец-мужчина
- Козерог-женщина — Близнецы-мужчина
- Козерог-женщина — Рак-мужчина
- Козерог-женщина — Лев-мужчина
- Козерог-женщина — Дева-мужчина
- Козерог-женщина — Весы-мужчина
- Козерог-женщина — Скорпион-мужчина
- Козерог-женщина — Стрелец-мужчина
- Козерог-женщина — Козерог-мужчина
- Козерог-женщина — Водолей-мужчина
- Козерог-женщина — Рыбы-мужчина
- Козерог — гороскоп 2021
- Водолей
- Водолей — гороскоп 2021
- Водолей — гороскоп на январь 2021
- Водолей — гороскоп на февраль 2021
- Водолей — гороскоп на март 2021
- Водолей — гороскоп на апрель 2021
- Водолей — гороскоп на май 2021
- Водолей — гороскоп на июнь 2021
- Водолей — гороскоп на июль 2021
- Водолей — гороскоп на август 2021
- Водолей — гороскоп на сентябрь 2021
- Водолей — гороскоп на октябрь 2021
- Водолей — гороскоп 2020
- Водолей — гороскоп на октябрь 2020
- Водолей — гороскоп на ноябрь 2020
- Водолей — гороскоп на декабрь 2020
- Водолей — совместимость
- Водолей-мужчина
- Водолей-мужчина совместимость
- Водолей-женщина
- Водолей-женщина совместимость
- Водолей-женщина — Овен-мужчина
- Водолей-женщина — Телец-мужчина
- Водолей-женщина — Близнецы-мужчина
- Водолей-женщина — Рак-мужчина
- Водолей-женщина — Лев-мужчина
- Водолей-женщина — Дева-мужчина
- Водолей-женщина — Весы-мужчина
- Водолей-женщина — Скорпион-мужчина
- Водолей-женщина — Стрелец-мужчина
- Водолей-женщина — Козерог-мужчина
- Водолей-женщина — Водолей-мужчина
- Водолей-женщина — Рыбы-мужчина
- Водолей — гороскоп 2021
- Рыбы
- Рыбы — гороскоп 2021
- Рыбы — гороскоп на январь 2021
- Рыбы — гороскоп на февраль 2021
- Рыбы — гороскоп на март 2021
- Рыбы — гороскоп на апрель 2021
- Рыбы — гороскоп на май 2021
- Рыбы — гороскоп на июнь 2021
- Рыбы — гороскоп на июль 2021
- Рыбы — гороскоп на август 2021
- Рыбы — гороскоп на сентябрь 2021
- Рыбы — гороскоп на октябрь 2021
- Рыбы — гороскоп 2020
- Рыбы — гороскоп на октябрь 2020
- Рыбы — гороскоп на ноябрь 2020
- Рыбы — гороскоп на декабрь 2020
- Рыбы — совместимость
- Рыбы-мужчина
- Рыбы-мужчина совместимость
- Рыбы-женщина
- Рыбы-женщина совместимость
- Рыбы-женщина — Овен-мужчина
- Рыбы-женщина — Телец-мужчина
- Рыбы-женщина — Близнецы-мужчина
- Рыбы-женщина — Рак-мужчина
- Рыбы-женщина — Лев-мужчина
- Рыбы-женщина — Дева-мужчина
- Рыбы-женщина — Весы-мужчина
- Рыбы-женщина — Скорпион-мужчина
- Рыбы-женщина — Стрелец-мужчина
- Рыбы-женщина — Козерог-мужчина
- Рыбы-женщина — Водолей-мужчина
- Рыбы-женщина — Рыбы-мужчина
- Рыбы — гороскоп 2021
- Крыса
- Крыса — гороскоп 2021
- Крыса — гороскоп 2020
- Мужчина Крыса
- Мужчина Крыса — совместимость
- Женщина Крыса
- Женщина Крыса — совместимость
- Женщина Крыса — мужчина Крыса
- Женщина Крыса — мужчина Бык
- Женщина Крыса — мужчина Тигр
- Женщина Крыса — мужчина Кот (Кролик)
- Женщина Крыса — мужчина Дракон
- Женщина Крыса — мужчина Змея
- Женщина Крыса — мужчина Лошадь
- Женщина Крыса — мужчина Коза (Овца)
- Женщина Крыса — мужчина Обезьяна
- Женщина Крыса — мужчина Петух
- Женщина Крыса — мужчина Собака
- Женщина Крыса — мужчина Свинья (Кабан)
- Знаки зодиака в год Крысы
- Овен в год Крысы — характеристика
- Телец в год Крысы — характеристика
- Близнецы в год Крысы — характеристика
- Рак в год Крысы — характеристика
- Лев в год Крысы — характеристика
- Дева в год Крысы — характеристика
- Весы в год Крысы — характеристика
- Скорпион в год Крысы — характеристика
- Стрелец в год Крысы — характеристика
- Козерог в год Крысы — характеристика
- Водолей в год Крысы — характеристика
- Рыбы в год Крысы — характеристика
- Бык
- Бык — гороскоп 2021
- Бык — гороскоп 2020
- Мужчина Бык
- Мужчина Бык — совместимость
- Женщина Бык
- Женщина Бык — совместимость
- Женщина Бык — мужчина Крыса
- Женщина Бык — мужчина Бык
- Женщина Бык — мужчина Тигр
- Женщина Бык — мужчина Кот (Кролик)
- Женщина Бык — мужчина Дракон
- Женщина Бык — мужчина Змея
- Женщина Бык — мужчина Лошадь
- Женщина Бык — мужчина Коза (Овца)
- Женщина Бык — мужчина Обезьяна
- Женщина Бык — мужчина Петух
- Женщина Бык — мужчина Собака
- Женщина Бык — мужчина Свинья (Кабан)
- Знаки зодиака в год Быка
- Овен в год Быка — характеристика
- Телец в год Быка — характеристика
- Близнецы в год Быка — характеристика
- Рак в год Быка — характеристика
- Лев в год Быка — характеристика
- Дева в год Быка — характеристика
- Весы в год Быка — характеристика
- Скорпион в год Быка — характеристика
- Стрелец в год Быка — характеристика
- Козерог в год Быка — характеристика
- Водолей в год Быка — характеристика
- Рыбы в год Быка — характеристика
- Тигр
- Тигр — гороскоп 2021
- Тигр — гороскоп 2020
- Мужчина Тигр
- Мужчина Тигр — совместимость
- Женщина Тигр
- Женщина Тигр — совместимость
- Женщина Тигр — мужчина Крыса
- Женщина Тигр — мужчина Бык
- Женщина Тигр — мужчина Тигр
- Женщина Тигр — мужчина Кот(Кролик)
- Женщина Тигр — мужчина Дракон
- Женщина Тигр — мужчина Змея
- Женщина Тигр — мужчина Лошадь
- Женщина Тигр — мужчина Коза(Овца)
- Женщина Тигр — мужчина Обезьяна
- Женщина Тигр — мужчина Петух
- Женщина Тигр — мужчина Собака
- Женщина Тигр — мужчина Свинья(Кабан)
- Знаки зодиака в год Тигра
- Овен в год Тигра — характеристика
- Телец в год Тигра — характеристика
- Близнецы в год Тигра — характеристика
- Рак в год Тигра — характеристика
- Лев в год Тигра — характеристика
- Дева в год Тигра — характеристика
- Весы в год Тигра — характеристика
- Скорпион в год Тигра — характеристика
- Стрелец в год Тигра — характеристика
- Козерог в год Тигра — характеристика
- Водолей в год Тигра — характеристика
- Рыбы в год Тигра — характеристика
- Кот
- Кот (Кролик) — гороскоп 2021
- Кот (Кролик) — гороскоп 2020
- Мужчина Кот (Кролик)
- Мужчина Кот(Кролик) — совместимость
- Женщина Кот (Кролик)
- Женщина Кот(Кролик) — совместимость
- Женщина Кот(Кролик) — мужчина Крыса
- Женщина Кот(Кролик) — мужчина Бык
- Женщина Кот(Кролик) — мужчина Тигр
- Женщина Кот(Кролик) — мужчина Кот(Кролик)
- Женщина Кот(Кролик) — мужчина Дракон
- Женщина Кот(Кролик) — мужчина Змея
- Женщина Кот(Кролик) — мужчина Лошадь
- Женщина Кот(Кролик) — мужчина Коза(Овца)
- Женщина Кот(Кролик) — мужчина Обезьяна
- Женщина Кот(Кролик) — мужчина Петух
- Женщина Кот(Кролик) — мужчина Собака
- Женщина Кот(Кролик) — мужчина Свинья(Кабан)
- Знаки зодиака в год Кота(Кролика)
- Овен в год Кота — характеристика
- Телец в год Кота — характеристика
- Близнецы в год Кота — характеристика
- Рак в год Кота — характеристика
- Лев в год Кота — характеристика
- Дева в год Кота — характеристика
- Весы в год Кота — характеристика
- Скорпион в год Кота — характеристика
- Стрелец в год Кота — характеристика
- Козерог в год Кота — характеристика
- Водолей в год Кота — характеристика
- Рыбы в год Кота — характеристика
- Дракон
- Дракон — гороскоп 2021
- Дракон — гороскоп 2020
- Мужчина Дракон
- Мужчина Дракон — совместимость
- Женщина Дракон
- Женщина Дракон — совместимость
- Женщина Дракон — мужчина Крыса
- Женщина Дракон — мужчина Бык
- Женщина Дракон — мужчина Тигр
- Женщина Дракон — мужчина Кот(Кролик)
- Женщина Дракон — мужчина Дракон
- Женщина Дракон — мужчина Змея
- Женщина Дракон — мужчина Лошадь
- Женщина Дракон — мужчина Коза(Овца)
- Женщина Дракон — мужчина Обезьяна
- Женщина Дракон — мужчина Петух
- Женщина Дракон — мужчина Собака
- Женщина Дракон — мужчина Свинья(Кабан)
- Знаки зодиака в год Дракона
- Овен в год Дракона — характеристика
- Телец в год Дракона — характеристика
- Близнецы в год Дракона — характеристика
- Рак в год Дракона — характеристика
- Лев в год Дракона — характеристика
- Дева в год Дракона — характеристика
- Весы в год Дракона — характеристика
- Скорпион в год Дракона — характеристика
- Стрелец в год Дракона — характеристика
- Козерог в год Дракона — характеристика
- Водолей в год Дракона — характеристика
- Рыбы в год Дракона — характеристика
- Змея
- Змея — гороскоп 2021
- Змея — гороскоп 2020
- Мужчина Змея
- Мужчина Змея — совместимость
- Женщина Змея
- Женщина Змея — совместимость
- Женщина Змея — мужчина Крыса
- Женщина Змея — мужчина Бык
- Женщина Змея — мужчина Тигр
- Женщина Змея — мужчина Кот(Кролик)
- Женщина Змея — мужчина Дракон
- Женщина Змея — мужчина Змея
- Женщина Змея — мужчина Лошадь
- Женщина Змея — мужчина Коза(Овца)
- Женщина Змея — мужчина Обезьяна
- Женщина Змея — мужчина Петух
- Женщина Змея — мужчина Собака
- Женщина Змея — мужчина Свинья(Кабан)
- Знаки зодиака в год Змеи
- Овен в год Змеи — характеристика
- Телец в год Змеи — характеристика
- Близнецы в год Змеи — характеристика
- Рак в год Змеи — характеристика
- Лев в год Змеи — характеристика
- Дева в год Змеи — характеристика
- Весы в год Змеи — характеристика
- Скорпион в год Змеи — характеристика
- Стрелец в год Змеи — характеристика
- Козерог в год Змеи — характеристика
- Водолей в год Змеи — характеристика
- Рыбы в год Змеи — характеристика
- Лошадь
- Лошадь — гороскоп 2021
- Лошадь — гороскоп 2020
- Мужчина Лошадь
- Мужчина Лошадь — совместимость
- Женщина Лошадь
- Женщина Лошадь — совместимость
- Женщина Лошадь — мужчина Крыса
- Женщина Лошадь — мужчина Бык
- Женщина Лошадь — мужчина Тигр
- Женщина Лошадь — мужчина Кот(Кролик)
- Женщина Лошадь — мужчина Дракон
- Женщина Лошадь — мужчина Змея
- Женщина Лошадь — мужчина Лошадь
- Женщина Лошадь — мужчина Коза(Овца)
- Женщина Лошадь — мужчина Обезьяна
- Женщина Лошадь — мужчина Петух
- Женщина Лошадь — мужчина Собака
- Женщина Лошадь — мужчина Свинья(Кабан)
- Знаки зодиака в год Лошади
- Овен в год Лошади — характеристика
- Телец в год Лошади — характеристика
- Близнецы в год Лошади — характеристика
- Рак в год Лошади — характеристика
- Лев в год Лошади — характеристика
- Дева в год Лошади — характеристика
- Весы в год Лошади — характеристика
- Скорпион в год Лошади — характеристика
- Стрелец в год Лошади — характеристика
- Козерог в год Лошади — характеристика
- Водолей в год Лошади — характеристика
- Рыбы в год Лошади — характеристика
- Коза
- Коза (Овца) — гороскоп 2021
- Коза (Овца) — гороскоп 2020
- Мужчина Коза (Овца)
- Мужчина Коза (Овца) — совместимость
- Женщина Коза (Овца)
- Женщина Коза(Овца) — совместимость
- Женщина Коза(Овца) — мужчина Крыса
- Женщина Коза(Овца) — мужчина Бык
- Женщина Коза(Овца) — мужчина Тигр
Значение имени Демид, происхождение и влияние на судьбу мальчика
Значение имени Демид уходит корнями в Древнюю Грецию. В древней Элладе это имя имело звучание Диомедес, русская версия видоизменилась и превратилась в Диомид, а ещё позже оно стало привычным для всех Демидом. Многие историки считают, что означает Демид «совет Зевса». В древнегреческом правописании слово имеет два корня, первый из которых «зевс», а второй – «размышлять» или «заботиться». Получается, что значит имя Демид – «мысли Зевса» в литературном смысле. На Руси этим именем стали называть детей после принятия православия. Имя носили выдающиеся учёные и великие полководцы древних времён.
В древней Элладе это имя имело звучание Диомедес, русская версия видоизменилась и превратилась в Диомид, а ещё позже оно стало привычным для всех Демидом. Многие историки считают, что означает Демид «совет Зевса». В древнегреческом правописании слово имеет два корня, первый из которых «зевс», а второй – «размышлять» или «заботиться». Получается, что значит имя Демид – «мысли Зевса» в литературном смысле. На Руси этим именем стали называть детей после принятия православия. Имя носили выдающиеся учёные и великие полководцы древних времён.
Судьба ребёнка с именем Демид
Для мальчика значение имени Демид заключается в уравновешенности и спокойствии. Ребёнок будет слегка замкнутым, особенно если попадёт в новую незнакомую компанию. Другая характерная черта для мальчика с таким именем – чрезмерная серьёзность. Он очень ответственно относится к самому себе и к совершаемым им же поступкам.
С самого детства его суждения кажутся довольно строгими и по-взрослому серьёзными. Значение имени Демид для ребёнка – это богатая фантазия малыша, которую замечают и родители, и учителя. Он постоянно что-то выдумывает и сочиняет.
Значение имени Демид для ребёнка – это богатая фантазия малыша, которую замечают и родители, и учителя. Он постоянно что-то выдумывает и сочиняет.
Демид Резин
В целом Демид растёт обычным смышлёным ребёнком, которому нравится проводить время с активными играми в хорошей компании.
Судьба и значение имени Демид для мальчика заключается в предрасположенности к точным наукам. Учёба в школе ему даётся легко, успеваемость у него хорошая. Если он будет прилагать достаточно усилий, делать домашние задания, то хорошие оценки ему будут обеспечены и по гуманитарным дисциплинам. Несмотря на то что он имеет хорошие задатки успешный обучаемости, без достаточного усердия результатов достигнуть не получится, как и раскрыть свои способности в полной мере. Поэтому родителям придётся регулярно заниматься с ребёнком и уделять учёбе значительное количество времени.
Малыш будет иметь крепкое здоровье, но слабым местом в его организме как в детском, так и во взрослом возрасте, будет нервная система. В детстве ему важно соблюдать режим дня и ограничивать мультимедийные нагрузки. Положительное влияние окажет спорт.
В детстве ему важно соблюдать режим дня и ограничивать мультимедийные нагрузки. Положительное влияние окажет спорт.
Родителям с таким ребёнком может быть сложно. Им трудно понять его мотивы и причины странного поведения, например, иногда малыш не стремится пойти побегать во двор с другими детьми, а наоборот, проявляет желание остаться наедине с собой. Ребёнку с детства нравится роль учителя. Она ему настолько близка, что в его воображении даже существует класс, где он учит детей грамоте. В его характере наблюдаются нотки перфекционизма, он любит, чтобы всё было красиво и аккуратно сложено. Поэтому все игрушки с детства всегда расставляет по местам. Такая педантичность сохраняется за ним и во взрослом возрасте.
Характер имени
Значение имени Демид характер и судьба человека определяется такими основными чертами, как патриотизм, честность, надёжность, развитое чувство справедливости, нравственность.
Свою природой заложенную доброту он не позволит никому использовать в своих корыстных целях. Он способен насквозь видеть людей, определять их замыслы и намерения. Демид значение имени для этого человека делает в споре его прекрасным оппонентом.
Он способен насквозь видеть людей, определять их замыслы и намерения. Демид значение имени для этого человека делает в споре его прекрасным оппонентом.
Глубоко развитое чувство справедливости заставляет его строго относиться и к себе, и к окружающим. Он ещё с раннего детства начинает требовать от себя слишком многого, выражается это желанием повторять поведение взрослых.
Имя Демид, что означает трудолюбивый, именно благодаря кропотливой работе позволяет человеку добиться лучших результатов в спорте. Парень будет мотивировать себя именно тем, что никто, кроме него, лучше сделать не сможет.
Первый в драку молодой человек никогда не полезет. Но ещё со школьного возраста он привыкнет защищать слабых и их интересы. Ещё с раннего возраста за ним закрепиться привычка всем давать советы. Обуславливается это не природной мудростью, а способностью накапливать чужой опыт и применять его в собственных ситуациях. Для этого человека важна точность.
Вам также будет интересно: Значение имени Артур.
Мало кто знает, что Демид означает – “бескорыстный”. Он никогда не будет общаться с людьми из-за выгоды или искать её в других. В нём совершенно нет зависти. Когда он ищет человека, который смог добиться большего успеха, чем он сам, то непременно захочет разгадать тайну успешности и превзойти его. Поэтому его уникальной особенностью считается способность уметь реализовать себя в любой отрасли.
Отличает такого мужчину нестандартное мышление. В отличие от своих сверстников он способен оценивать вещи и события на несколько шагов вперёд.
Демид – значение имени «мысли Бога», что выражается в проницательности мужчины. Любит философствовать настолько, что можешь не заметить, как убил на это занятие несколько часов подряд. Но получает истинное удовольствие от такого занятия, черпает из него силы для дальнейшего развития.
Другим людям будет очень сложно вывести Демида из себя, он пытается любыми способами избежать конфликтов, приводя в пользу этого массу доводов и аргументов.
Близкие люди, которые уже хорошо знают характер Демида, не стремятся влезать в его личную жизнь. Идеальным вариантом для него станет обычная моральная поддержка, за которую он выражает искреннюю благодарность.
Личная жизнь
Имя Демид – значение имени и судьба в любовных отношениях для этого человека определяет склонность выбирать самостоятельных и мудрых женщин. Этот человек достаточно влюбчив. Он делает по максимуму всё для комфорта своей избранницы. От партнёрши будет ждать такого же отношения в ответ, что часто становится причиной горьких разочарований.
Огорчения вызывают у него и те девушки, которые не стремятся идти ему на уступки. Демид не хочет временных связей и краткосрочных романов, ему нужны долговечные и прочные взаимоотношения. Поэтому своей избранницей он может спустя короткий период отношений сделать предложение руки и сердца. Но из-за этого она будет рассматривать его, как бесперспективного и легкомысленного мужчину.
На самом же деле значение имени Демид заставляет мужчину думать о том, что стадия ухаживания в отношениях слишком затянулась, а долго существовать такая связь не может. Если рядом с мужчиной окажется уравновешенная, покладистая, тихая и спокойная женщина, то это послужит для него стимулом продвижения по карьерной лестнице.
Если рядом с мужчиной окажется уравновешенная, покладистая, тихая и спокойная женщина, то это послужит для него стимулом продвижения по карьерной лестнице.
Он хочет найти для себя женщину, чтобы строить с ней честные и доверительные отношения. Он искренне не понимает зачем нужны измены и никогда не пойдёт на предательство.
Мужчина по имени Демид очень любит детей и старается уделять им максимальное количество времени. И это всегда взаимно, дети очень любят своего папу Демида. Полный дом детского смеха служит для мужчины ещё одним стимулом добиваться новых результатов в жизни.
Бизнес и карьера
Значение имени Демид и характер мужчины позволяет выбирать профессиональную деятельность в отрасли юриспруденции или науки. Это наиболее интересные для него сферы деятельности.
Выбирая в качестве своего занятия бизнес, он не ждёт больших результатов, они ему не нужны. Для него главное – это получать моральное удовлетворение от своей деятельности. К неудачникам он очень плохо относится, таких в свой штат не берёт, ни в коем случае их не поощряет. Он уверен, что каждый человек кузнец своей судьбы и должен всего добиться сам.
Он уверен, что каждый человек кузнец своей судьбы и должен всего добиться сам.
Хорошо даются этому человеку точные науки, он может реализовать себя в экономике. Если мужчина выберет духовную сферу или интеллектуальность, то сможет вдохновлять людей. Деньги, как средство существования, для Демида играют несущественную роль. Он даже готов пожертвовать собственной выгодой ради других.
Тайна имени Демид
Тайна имени Демид кроется в способности человека пойти на обман или хитрость. Многие люди считают этого человека воплощением лучших качеств мужчины-рыцаря. И это на самом деле будет так. Но если рассматривать те случаи, когда кто-то не угодил Демиду или перешёл ему дорогу, то можно увидеть самые изощрённые методы ведения игры со стороны мужчины, которые он кстати не считает зазорным.
Астрология и тайны имени Демид:
- планета покровитель – Меркурий;
- зодиакальное созвездие – Дева;
- тотемное животное – муравей;
- соответствующий оттенок из палитры – фиолетовый;
- идеальное растение – мать-и-мачеха, среди деревьев ива;
- камень-талисман для Демида – нефрит.

Совместимость
Для Демида, что означает мысль бога, подходят женщины с именами Ада, Лидия, Кира, Дина, Глафира, Федора.
Средняя совместимость с женскими именами София, Мария, Дарья, Юлия, Яна, Олеся, Ирина, Татьяна.
Сложные отношения у него сложатся с Алисой, Эммой, Виолеттой, Натальей, Мариной, Верой, викторией, Александрой.
Смотрите видео по теме:
имен для девочек, начинающихся на S
Сара
Сара, жена Авраама и мать Иссака в Библии, (почти) всегда входила в сотню самых популярных детских имен. Это …
Прочитайте больше
Саманта
Что касается имен, Саманта — довольно новое имя, появившееся в конце 18 века на юге США. Оно резко выросло …
Прочитайте больше
София
Все старое снова новое, и София определенно находится в стороне от этой пословицы. Испытывает огромный скачок в …
Испытывает огромный скачок в …
Прочитайте больше
Стефани
У Стефани уже был свой расцвет в игре с именами детей (с 1969 по 1996 год), и теперь она делает передышку. Женский вариант …
Прочитайте больше
Села
«Селах» — слово на иврите, которое встречается в Псалтири Библии. Большинство ученых думают, что это должно быть …
Прочитайте больше
Шалфей
Sage — короткое и приятное имя, которое на протяжении многих лет пользовалось скромной популярностью.Значение «мудрый», мудрец …
Прочитайте больше
Шайло
В Библии Силом — пророческое имя Мессии. Шайло также важен как место решающего сражения в …
Прочитайте больше
Сара
Даже если подумать, что Сара — это просто Сара без «h», что-то в пропущенной согласной придает этой версии другое ощущение …
Прочитайте больше
Саванна
Американец: С открытой равнины; Этот известный вариант написания испанской саванны особенно узнаваем в Соединенных Штатах…
Прочитайте больше
Сабрина
Имя с завораживающим шармом, Сабрина была легендарной кельтской богиней, харизматичным титульным персонажем классического …
Прочитайте больше
Саша
Русский: Защитник человечества; Русский ник для Александра
Прочитайте больше
Софи
Софи — сверхпопулярная, более дружелюбная и легкомысленная кузина Софии.Это хороший выбор, если вы присматривались к Софии, но …
Прочитайте больше
Шеннон
Ирландский: Старый и мудрый; от Шаннона, самой длинной реки и главного водного пути Ирландии
Прочитайте больше
Сьюзен
Еврейский: Лилия; краткая форма Сюзанны и обычно используется как самостоятельное имя
Прочитайте больше
Сандра
Английский происхождение
Итальянский: Защитник человечества; сокращение от Alessandra, итальянская форма греческого слова Alexandra
Прочитайте больше
Шарон
Еврейский: Обычный; область древней Палестины, где росло много роз
Прочитайте больше
Сэди
В Сэди что-то есть.Раньше это было прозвище Сары (поэтому они разделяют значение «принцесса»), …
Прочитайте больше
Детские имена, означающие сильную коллекцию
Быть сильным означает не только физическую силу, но и в целом, во всех аспектах личности. Сильный человек может противостоять любой грозе, которая может встретиться на его пути. Вот почему мы хотим дать нашим детям имена, означающие сильные, чтобы они стали воинами своего времени, чтобы они смогли пережить любые трудности и одержать победу над своей борьбой.Продолжайте читать ниже, чтобы найти широкий список детских имен, которые означают сильный, мощный и жесткий.
Геракл — знаменитый мифический сын бога Зевса, который известен своей невероятной силой. Многие боготворили его и назвали своих детей его именем, что означает «сильный». Что касается любви, Мадонна сказала, что быть храброй — значит любить кого-то безоговорочно, не ожидая ничего взамен; просто отдать; это требует смелости, потому что мы не хотим падать ниц или подвергаться опасности.Это то, чему мы хотим научить наших детей, чтобы они были сильными во всех отношениях, а не только в какой-то одной части их жизни.
Как имена, означающие «сильные», делают мир лучше
Быть сильным не означает побеждать в битвах, это также означает быть сильным и достаточно зрелым, чтобы отвернуться от недостойных вещей с высоко поднятой головой. Это значит быть мудрым в выборе битв. Мы хотим, чтобы наши дети всегда продолжали бороться, что бы против них ни шло, поднимались каждый раз, когда падают, и никогда не забывали улыбаться, несмотря на трудности.Мы стремимся к тому, чтобы они были сильными как воины Бога и взирали на Него как на своего Генерала.
Имена, которые означают сильные, придают своим именам страсть. Это бренд, который отметит их личность как человека. И помогает им вспоминать значение своих имен каждый раз, когда у них возникают проблемы, помнить, что их называют с самого начала, чтобы они были сильными и что у них есть имена, которые означают «сила».
Почему имена, означающие «сильные», навсегда изменят жизнь ваших детей
Помечая их именами, означающими «сильные», мы хотим, чтобы они оценили то, что им дана эта жизнь, потому что мы знаем и Бог знает, что они достаточно сильны, чтобы прожить ее.Эти жесткие имена всегда будут их проводником, чтобы никогда не сдаваться, потому что нет такой вещи, как финал, а, скорее, это просто новое начало. Мы надеемся, что имена, означающие «сильные», передадут, что крепкие стены трясутся, но никогда не рухнут, и именно такими они должны стать.
Сильные женщины переносят боль так же, как и туфли на шпильках, и независимо от того, насколько они болят, все, что вы можете увидеть, — это их красоту, поэтому имена девочек, означающие «сильные», — отличный выбор для тех, кто скоро станет жестким. дамы.И имена мальчиков, означающие «сильный», предназначены для тех, кто скоро станет джентльменом, который станет защитником и героем своих собственных женщин и семей.
Как родители, мы хотим, чтобы наши дети стали лучшими, какими они могут быть, и стали крепкими стенами. Мы желаем им успеха в своей карьере и стать великими людьми, которыми им суждено стать. Эти имена, означающие «сильный», отметят их как новых сильных солдат своей армии.
Мальчик Имена, означающие сильный
Цзянь : означает «сильный и здоровый» на китайском языке.
Berk : по-турецки означает твердый, твердый или сильный.
Chale : по-испански означает сильный и молодой.
Helmer : Означает гнев воина на немецком языке.
Duke : означает великий лидер на французском языке.
Кван : корейское имя, означающее сильный.
Леонард : Означает храбрый как лев на немецком языке.
Неон : Означает по-гречески «сильный».
Ричард : По-английски это имя обозначает великого и могущественного правителя.
Такеши : означает сильный по-японски.
Девичьи имена, означающие сильный
Брианна : ирландское имя, которое означает сильный.
Деандреа : американское имя, означающее сильную и женственную.
Ездра : еврейское имя, означающее помощник и сильный.
Eikki : финское имя означает очень сильный.
Ренни : ирландское имя, означающее маленький, но сильный.
Кейси : ирландское имя, означающее храбрый.
Llewellyn : валлийское имя, означающее «подобный льву».
Swithin : немецкое имя, которое означает сильный.
Имена знаменитостей означают Сильный
Габриэль Иглесиас : комедийный актер, известный как Пушистый. Габриэль — это еврейское имя, означающее, что Бог — мой сильный человек.
Хамфри Богарт : Известный киноактер 1940-х годов. Богарт в переводе с немецкого означает сильный, как лук.
Джерри Ян : тайваньский актер, известный своей ролью в нашумевшем сериале «Сад метеоров». Джерри по-немецки означает храбрый копьеносец.
Карл Макс Вебер : немецкий социолог, философ и политический экономист. Макс — латинское имя, означающее величайший.
Эндрю Гарфилд : Актер, известный как Человек-Паук. Андрей по-гречески означает мужественный.
Имена знаменитостей означают сильные
Келли Кларксон : американская певица и автор песен, победительница первого сезона American Idol в 2002 году.Келли на ирландском означает воин.
Эдит Гамильтон была немецко-американским наставником, признанным величайшим классиком среди женщин. Эдит на древнеанглийском означает «процветающий на войне».
Никки Рид : она американская актриса кино и телевидения, сценарист, автор песен и модель; она также является невестой горячего актера Яна Сомерхолдера. Никки в переводе с греческого означает победа народа.
Дрю Бэрримор : известная голливудская актриса и один из ангелов Чарли.Дрю на английском языке означает воин.
Бернадетт Петерс : актриса, певица и автор детских книг. Бернадетт по-французски означает храбрая как медведь.
Не любите сильные имена?
Щелкните здесь, чтобы увидеть наш полный список Необычных имен и значений
Щелкните здесь, чтобы увидеть наш широкий список из Уникальных имен и значений
Щелкните здесь, чтобы увидеть наш широкий список из Редких имен и значений
Если вы еще не уверены, просмотрите наш широкий список категорий детских имен .
Статьи по теме о детских именах:
Детские имена: популярные, тенденции, уникальные, списки и идеи
перейти к содержанию
Верхняя панель навигации
Исследовать
Родители
Родители
- БЕРЕМЕННОСТЬ
- БЕРЕМЕННОСТЬ
- ДЕТСКИЕ ИМЕНА
- ДЕТКА
- МАЛЕНЬКИЙ
- БОЛЬШОЙ РЕБЕНОК
- ВЕСЕЛО
- ЗДОРОВЬЕ
- ВОСПИТАНИЕ
- ЕДА
- ПРАЗДНИЧНЫЙ ДЕНЬ
- Новости
- РУКОВОДСТВО ПО ПОСЕЩЕНИЮ ДОМА
- МАГАЗИН
Имя Значение Исследования и персонализированные подарки
Если вы здесь впервые, СПАСИБО! На этом сайте вы найдете аккуратное исследование имен и несколько красивых имен, означающих подарки, такие как NamePlaques в рамке, красивые музыкальные шкатулки и полноцветные кофейные кружки.У нас даже есть очень большие таблички 8×10, поэтому вы можете включить два имени вместе!
Кроме того, мы СУПЕР ВОЛНОВЛЕНЫ нашим новым подарком, означающим имя, — Amazing Name. Это * персонализированный * мультфильм, который говорит с вашим ребенком по имени и отправляет его в приключение, чтобы узнать значение своего имени! Посмотрите наше видео! А если вы хотите узнать об этом больше, посетите наш специальный веб-сайт Amazing Name, www.Amazing.Name
Спасибо за посещение! ~ Семья Дехнарт
Вы знаете,
, что означает ваше имя?
Нам нравится задавать этот вопрос, потому что мы на него отвечаем!
Имена могут иметь такое богатое и проницательное значение, которое вдохновляет, мотивирует и вдохновляет.Мое имя, Джон, является постоянным напоминанием о том, что я здесь для благословения других , будь то незнакомец через улыбку, моим детям с направляющей рукой или вам, прямо здесь и сейчас через эти уникальное имя, означающее подарки. Щелкните окно чата в правом нижнем углу , чтобы спросить меня, что означает ваше имя! Было бы приятно встретиться с вами и рассказать, что означает ваше имя! И поступая так, я соответствовал значению своего имени, Джон: Дар Божий: Вестник благой вести .
Я надеюсь, что название, означающее подарки, которые вы найдете на этом сайте, воодушевит и вдохновит вас и тех, для кого вы их покупаете. И не беспокойтесь о необычных именах; мы эксперты в изучении значений имен! Выберите любой дизайн. для принтов со смыслом имени в рамке, кофейных кружек, музыкальных шкатулок с именами на память или наших уникальных табличек с несколькими именами! Каждый Дар имени включает происхождение, культурное значение, значение жизни и тщательно подобранный библейский стих, который связан со значением.Если вы хотите узнать, что означает имя, нажмите кнопку чата ↘ в правом нижнем углу, и мы сообщим вам!
Как заказать
Персонализируйте свой подарок на имя / подарок из Священных Писаний онлайн или по телефону! 888-763-2646.
Просматривая наши именные подарки, вы увидите эту форму заказа под каждым дизайном. В левом столбце вы можете выбрать дизайн, а затем под ним вы можете выбрать рамку, добавить дополнительные функции и указать имя для вашего подарка, прежде чем добавить его в корзину.
Если у вас есть вопросы или вы хотите узнать значение любого имени, просто нажмите кнопку чата ↘ в правом нижнем углу или позвоните в любое время.
Заказ простой . Просто воспользуйтесь меню навигации в верхней части страницы, чтобы посетить наши страницы, посвященные дарам со смыслом имени или подаркам из библейских стихов, а затем выберите интересующий вас продукт:
Имя Значение Подарки:
Пользовательские библейские стихи Подарки:
Если вы найдете понравившийся дизайн, заполните форму заказа, чтобы добавить его в корзину.Наша новая форма заказа даст вам отличное представление о внешнем виде готового продукта, и вы всегда можете связаться с нами, чтобы узнать значение имени или текст библейского стиха, чтобы вы точно знали, что будет на вашем индивидуальном подарке. И если вы хотите быть особенно уверенными, вы можете добавить подтверждение по электронной почте к своему заказу, чтобы вы могли увидеть его, прежде чем мы отправимся в печать!
Когда вы заполнили корзину, нажмите синюю кнопку ПРОСМОТРЕТЬ КОРЗИНУ вверху экрана, чтобы просмотреть детали вашего заказа, а затем нажмите кнопку «Оформить заказ», чтобы ввести информацию о доставке и выставлении счетов, а затем мы сделаем отдых!
Что заказывать
Ротатор работает на EasyRotator, бесплатном и удобном конструкторе слайдеров jQuery от DWUser.com. Пожалуйста, включите JavaScript для просмотра.
Название Значение Исследования
Как мы исследуем имя, чтобы найти обнадеживающее значение?
В CrossTimber мы тщательно изучаем историческое или культурное происхождение каждого имени с помощью нашей книжной полки, полной книг о значениях имен. Мы также обратимся к электронным ресурсам, таким как «Библейские имена Хичкока» и www.BehindTheName.com.
После того, как академическая часть закончена, мы всегда ищем наиболее обнадеживающие, положительные аспекты значения имени и смотрим, как это можно применить к характеру и личности человека библейским способом. Щелкните здесь, чтобы получить подробное объяснение нашего исследовательского процесса, или прочтите несколько отличных примеров на нашей странице NameStories , которая представляет собой коллекцию из вдохновляющих историй , лежащих в основе значения имени.
Для получения дополнительной информации о том, как мы проводим исследования, перейдите по ссылкам ниже или щелкните поле чата в правом нижнем углу, чтобы спросить нас, что означает ваше имя — или любое другое имя !
Вы также можете позвонить нам по телефону 888-763-2646.
Значение имени Значение
Наше исследование происхождения и значения
Есть ли христианские значения имен, которых нет в Библии? (Да)
Имена Бога
У Бога Библии есть много имен, данных Ему человеком, и Одно Имя выше всех других, никогда не давалось, всегда Его.
Мы очень рады наконец опубликовать некоторые из множества историй и историй об Именах Бога.Значение имени Дары могут быть моим делом и служением, но моя страсть — прославлять Имя Бога, и я люблю писать о множестве идей и применений, которые Его имя имеет в нашей жизни сегодня.
У нас есть прекрасная коллекция табличек, предназначенных для раскрытия аспектов личности Бога и Его многочисленных имен. Просмотрите наши работы в рамке «Имена Бога» здесь. Имена Бога являются прекрасным подарком для пасторов и тех, кто нуждается в ободрении.
Если у вас есть что рассказать об имени, которое много для вас значило, пожалуйста, свяжитесь с нами и поделитесь своей историей через наш веб-сайт. Спасибо!
Щелкните здесь, чтобы посетить …
Имена Бога в рамке
Величественные имена Бога
Одно имя
.
Симптомы дисбактериоза у детей 1 года: Дисбактериоз кишечника у детей: симптомы и лечение
Дисбактериоз у ребёнка: чем опасен и как его обнаружить | Здоровье ребенка | Здоровье
– Трудно найти ребенка, который бы хоть раз в жизни не принимал антибиотики. А ведь они уничтожают всю кишечную флору без разбора – как вредную, так и полезную, – поясняет доктор медицинских наук, профессор РГМУ, педиатр и гомеопат Ирина Холодова.
При колитах, гастродуоденитах, острых кишечных инфекциях неизбежно нарушается внутренняя среда кишечника, а значит, изменяется и микрофлора, что еще больше ухудшает состояние ребенка. Нарушения микрофлоры могут быть вызваны и такими заболеваниями, как рахит, анемия. У детей дошкольного и школьного возраста дисбактериоз появляется из-за недостаточного количества в пище овощей и фруктов, злоупотребления рафинированными продуктами, мясом, консервантами, красителями.
Заколдованный круг
Механизмы воздействия микрофлоры на работу кишечника – сложны и неоднозначны. Но родителям важно знать, что никаких специфических симптомов дисбактериоз не имеет. И если ребенок, скажем, плохо ест, жалуется на боли в животе, страдает от поноса или запора, то исправить положение одними только препаратами, содержащими полезные бактерии, не удастся. Потому что все эти симптомы связаны с основным заболеванием, которое и вызвало изменения микрофлоры. Однако нарушения микрофлоры и сами по себе далеко небезразличны для организма. Они усугубляют течение любого заболевания, а значит – требуют коррекции, и чем скорее, тем лучше.
Два зеркала
Как же определить, надо ли вашему ребенку сдать анализ на дисбактериоз? Есть два «зеркала», которые отражают состояние желудочно-кишечного тракта: это язык и кожа. В идеале язык должен быть блестящий, розовый, с нежным просвечивающим налетом, не толстый и не худой. Если язык – толстый, покрыт массивным налетом, иногда пятнистый («географический»), с отпечатками зубов, это говорит о неполадках с желудочно-кишечным трактом.
Кожа у здорового ребенка гладкая, бархатистая, приятная на вид и на ощупь. Если она сухая, шершавая – это уже повод задуматься и обратиться к врачу. Тем более если на коже появились покраснение, трещины, сыпь. Когда дерматолог обнаруживает у ребенка, например, нейродермит или грибковое поражение кожи, необходимо, помимо местного лечения, обследовать и кишечник. Ничего удивительного в такой взаимосвязи нет. Ведь при нарушениях в состоянии желудочно-кишечного тракта нарушено и всасывание. В результате в кровь попадают недорасщепленные вещества, они и вызывают аллергические проявления. Ведь кожа наряду с кишечником и почками является выделительным органом. Грибы Кандида, которые нередко поражают слизистые оболочки и кожу, тоже обитают в кишечнике. Как только кишечник приходит в норму, кожа заметно улучшается.
Какой анализ сдать?
Препараты для коррекции дисбактериоза можно купить без рецепта, но, по мнению доктора Холодовой, не стоит давать их ребенку, прежде чем будет проведен анализ и получена консультация специалиста. Для того чтобы коррекция принесла желаемый результат, необходимо точно знать, каких бактерий в кишечнике ребенка недостаточно, каких – избыток и, что тоже очень важно, каково их сoотношение (например, бифидобактерий должно быть больше, чем лактобактерий, а колибактерий – меньше, чем лактобактерий и т. д.). К тому же, как любые белковые вещества, при избыточном количестве препараты могут вызывать аллергию.
Лучше всего сдать комплексный анализ фекалий – микробиологический и биохимический. Биохимический показывает содержание определенных кислот, которые являются маркерами дисбактериоза. А микробиологический – качественный и количественный состав микрофлоры кишечника. Некоторые врачи назначают копрологический анализ: он показывает, насколько хорошо переваривается пища, а по косвенным признакам (увеличение йодофильной флоры) можно судить и о наличии дисбактериоза.
Сначала – очищение
Если анализ показал наличие в кишечнике избыточного количества вредных микроорганизмов, врач в первую очередь может назначить препараты под общим названием «фаги» (а переводе с греческого – пожиратели) – стафилококковый, колипротейный, клебсиеллезный, пиобактериофаг… В отличие от антибиотиков, которые уничтожают всю флору без разбора, действие фагов направлено только на конкретный вид бактерий. Важно знать, что их прием нельзя сочетать с употреблением кисломолочных продуктов, а также любых препаратов, культуры которых выращиваются на молоке или кефире.
Препараты на основе спорогенной палочки быстро очищают кишечник от патогенной флоры, их назначают только короткими курсами в качестве «дворников», после чего заселение полезными бактериями проходит гораздо успешнее.
Следом – заселение
Препараты, содержащие полезные бактерии, бывают двух классов: приготовленные на основе жидких штаммов и на основе сухих. Каждый из этих классов имеет свои плюсы и минусы. Так, например, жидкие препараты действуют быстрее. Попадая в кишечник, они сразу начинают активно работать (особенно это заметно при бродильной диспепсии). Однако жидкие могут вызывать аллергию (как любой чужеродный белок). Препараты, приготовленные из сухих штаммов, действуют медленнее, зато способствуют улучшению иммунной системы слизистой оболочки кишечника, поэтому особенно хороши для детей, которые часто болеют и вынуждены принимать антибиотики.
Да здравствует сотрудничество!
Оптимальный эффект в лечении дисбактериоза достигается при сочетании современных препаратов с гомеопатическими лекарственными средствами. В этом случае длительность терапии уменьшается, и повторные курсы уже не требуются.
Однако все препараты, содержащие полезные бактерии, – это лишь заместительная терапия. Ребенок не будет полностью здоров, пока не вылечено основное заболевание.
Пища – тоже лекарство
Для коррекции первой – легкой – степени дисбактериоза достаточно лишь правильного питания. Дело в том, что клетчатка создает идеальную среду для полезных бактерий, в которой они активно размножаются. Для заселения кишечника полезными бактериями нужны также кисломолочные продукты (без красителей и консервантов!), каши из цельных круп без сахара, нерафинированные растительные масла.
Смотрите также:
Дисбактериоз кишечника симптомы лечение у ребенка 1 год комаровский
Тема дисбактериоза у ребенка относится к одной из актуальных для родителей как новорожденных младенцев, так и детей постарше. Давайте узнаем мнение о данной проблеме известного педиатра Комаровского.
Что такое дисбактериоз?
По словам Комаровского, бактерии живут в разных местах организма человека (в носу, горле, влагалище, легких, кишечнике), причем не поодиночке, а в определенной комбинации, которую называют микрофлорой.
Название «дисбактериоз» относится к любому нарушению микрофлоры, но так как в кишечнике такое состояние развивается чаще всего, поэтому данным понятием зачастую обозначается именно дисбактериоз кишечника.
Дисбактериоз кишечника связан с увеличением количества патогенных бактерий Важная роль микрофлоры кишечника
Известный врач утверждает, что дисбактериоз — распространенная проблема с разнообразными симптомами. И чтобы родители могли лучше понять, почему такая болезнь является актуальной, следует разобраться в функциях, которые выполняют бактерии в кишечнике человека. Среди них:
- Участие в синтезе витаминов. Благодаря деятельности микроорганизмов образуются никотиновая и фолиевая кислоты, витамины группы В, а также витамин К.
- Обеспечение газообмена в пищеварительном тракте.
- Помощь в обновлении клеток (их делении) слизистой оболочки кишки.
- Увеличение активности ферментов в кишечнике.
- Помощь в синтезе аминокислот.
- Участие в метаболизме жирных кислот, а также мочевой кислоты и желчных кислот.
- Регуляция работы лимфоидных клеток (синтеза лизоцима и иммуноглобулинов) в кишечнике.
Первые полезные бактерии попадают в организм крохи с маминым молоком Самые частые причины дисбактериоза
По мнению Комаровского, чаще всего к появлению дисбактериоза приводит:
- Прием лекарственных средств. Комаровский отмечает, что к дисбиозу в кишечнике приводит не только назначение антибиотиков, но и использование любых других лекарств и методов лечения, угнетающих иммунитет.
- Нарушение питания. Дисбактериоз нередко развивается при злоупотреблении сладостями и жирными продуктами, а также при однообразном рационе и диетах.
- Болезни пищеварительной системы (гастрит, колит, язва, панкреатит, дуоденит и другие), а также проведенная на ЖКТ операция.
- Ранний прикорм. Слишком раннее знакомство ребенка с неподходящей ему по возрасту пищей является весьма частой причиной появления дисбактериоза на первом году жизни.
- Кишечные инфекции и заражение глистами.
Перечисленные выше факторы чаще всего приводят к развитию дисбактериоза, поэтому стоит на них обратить пристальное внимание Рекомендации
Прежде всего, популярный врач напоминает, что понятие о норме в отношении микрофлоры является весьма теоретическим. Несмотря на то, что многие исследования установили нормальные показатели для кишечной микрофлоры, соотношение бактерий меняется под влиянием огромного количества факторов – изменения питания, времени года, возраста и других. Так что дисбактериоз не всегда является болезнью, и если он представлен лишь анализом на бумажке, а симптомы и жалобы отсутствуют, лечить ничего не надо.
Следующее, о чем предупреждает Комаровский – родители не должны необоснованно прибегать к антибиотикам. Он отмечает, что существуют препараты, почти не вызывающие дисбактериоз, например, эритромицин или линкомицин. Но также есть и лекарства, одна таблетка которых может нарушить микрофлору у ребенка, например, левомицетин или тетрациклин. Конкретный препарат ребенку должен назначать только врач.
Грудное вскармливание защищает от дисбактериоза, а использование антибиотиков — повышает Лечение
Лечение дисбактериоза Комаровский называет непростым делом, для которого у больного должно быть терпение и пунктуальность, а у врача — достаточная квалификация. Оно представляет собой комплекс диеты и фармакологических средств, на выбор которых влияет вид болезни, причина развития, симптоматика и результаты анализов. Основной способ терапии заключается в приеме эубиотиков, однако это не единственный вид лечения. Ребенку могут назначаться ферменты, бактериофаги, витамины, а в некоторых случаях и антибиотики.
По мнению Комаровского, вылечить дисбактериоз довольно просто, если получится устранить причину возникновения этой патологии и болезнь развилась не очень давно (менее полугода). Но и в этом случае рассчитывать на очень быстрое излечение не стоит.
Невозможно решить проблему на том же уровне, на котором она возникла. Нужно стать выше этой проблемы, поднявшись на следующий уровень.
Альберт Эйнштейн
Рассмотрим для начала несколько специальных терминов, без которых в поднятой теме не разобраться. Отметим, что во всех местах человеческого организма, где микробы живут (нос, легкие, горло, кишечник, влагалище), присутствует не одна какая-нибудь бактерия, а определенная, часто очень индивидуальная комбинация микроорганизмов. Так, в кишечнике всегда есть и кишечные палочки, и кисломолочные бактерии, и бифидумбактерии, и еще пара десятков других менее известных (но не менее нужных) микроорганизмов.
Конкретная комбинация бактерий называется микрофлорой. Понятно, что бывает микрофлора носоглотки, микрофлора кишечника, микрофлора влагалища и т. п.
Нормальный (оптимальный для поддержания здоровья данного организма) количественный и качественный состав микрофлоры называется эубиозом.
Изменение нормального для данного организма состава и количественных значений микрофлоры называется дисбактериозом. Говоря другими словами, дисбактериоз — это нарушение состава и свойств микрофлоры.
Из приведенного определения вполне понятно, что возникнуть дисбактериоз может где угодно — опять-таки и в носоглотке, и в кишечнике, и во влагалище. Тем не менее в практике отечественной педиатрии, тема дисбактериоза кишечника поднимается и обсуждается настолько часто, что все остальные дисбактериозы как-то отходят на второй план. И если вы услышите слово «дисбактериоз», то с максимально возможной вероятностью и врачи, и пациенты, и родители пациентов имеют в виду именно дисбактериоз кишечника.
Населяющая кишечник микрофлора выполняет множество самых разнообразных функций. Некоторые из этих функций мы назовем — хотя бы для того, чтобы лишний раз подчеркнуть важность мирного сосуществования человека и бактерий, его населяющих.
Итак, микрофлора кишечника:
- участвует в синтезе витаминов — фолиевой и никотиновой кислот, витамина К, витаминов группы В;
- помогает синтезировать аминокислоты и способствует обмену различных других кислот — желчных, жирных, мочевой кислоты;
- обеспечивает нормальный газообмен в кишечнике;
- способствует нормальному делению (обновлению) клеток слизистой оболочки кишечника;
- стимулирует работу лимфоидных клеток кишечника;
- повышает активность кишечных ферментов…
Этот список можно еще долго продолжать, но лучше проиллюстрируем кое-что из перечисленного. Так, например, за умной медицинской фразой «стимулирует работу лимфоидных клеток кишечника» скрываются вполне конкретные проблемы — при дисбактериозе работа лимфоидных клеток нарушается, а именно лимфоидные клетки синтезируют очень важные для защиты от инфекций вещества — в частности иммуноглобулины и лизоцим. А ненормальное обновление клеток слизистой оболочки кишечника приводит к тому, что многие вещества, «обязанные» оставаться в кишечнике (различные яды, аллергены), начинают попадать (всасываться) в кровь.
Состав и свойства микрофлоры подвержены влиянию множества факторов и определяются возрастом, временем года, характером питания, состоянием здоровья вообще и способами лечения отдельных болезней в частности.
Любые заболевания желудочно-кишечного тракта сопровождаются дисбактериозом кишечника той или иной степени выраженности, но при особом желании практически любую болезнь можно рассматривать в качестве источника дисбактериоза: коль скоро болезнь влияет на образ жизни (например на питание) и требует приема лекарств, так все это неминуемо скажется на благополучии обитателей кишечника.
Главное, что должны понять родители:
- состав и свойства микрофлоры могут меняться под воздействием множества факторов;
- огромное число болезней может сопровождаться дисбактериозом;
- дисбактериоз — всегда следствие;
- устранение дисбактериоза не влияет на причину его возникновения;
- устранение причины приводит к быстрому устранению дисбактериоза.
Теперь самое главное:
- ДИСБАКТЕРИОЗ — НЕ БОЛЕЗНЬ;
- у дисбактериоза нет симптомов;
- нет жалоб, типичных для дисбактериоза;
- нет лекарств, способных лечить дисбактериоз.
Дисбактериоз — это микробиологический термин, характеризующий состояние микрофлоры. В то же время для того, чтобы имеющуюся в кишечнике микрофлору охарактеризовать, ее надобно с чем-то сравнивать. Отсюда теоретическое понятие «нормальная микрофлора»: многочисленными исследованиями было установлено, что в кишечнике человека одних микробов столько, а других столько. И это принято за норму. Еще раз повторимся — теоретическую норму, ибо никакой практической ценности исследование на дисбактериоз не имеет.
Почему? Прежде всего потому, что для анализа на дисбактериоз используют кал, т. е. определяют качественный и количественный состав микробов, обитающих в испражнениях.
И теоретическая, и практическая бессмысленность такого исследования определятся тем очевидным фактом, что микробы в кишечнике и микробы в какашках — это принципиально разные понятия, и даже самое пристальное изучение каловых масс не позволяет делать объективные выводы о микрофлоре, обитающей в кишечнике и осуществляющей очень важные и очень нужные функции, о которых мы уже написали.
Большинство ученых во всем мире считают проведение бактериологического исследования кала «на дисбактериоз» нерациональным.
Это связано с очень низкой информативностью исследования, что обусловлено:
- невозможностью опре
Дисбактериоз кишечника у детей: симптомы и лечение
Уважаемые читатели, сегодня вы узнаете, что собой представляет дисбактериоз кишечника, симптомы лечение у детей. В данной статье мы также рассмотрим, по каким причинам может развиваться болезнь, какие способы диагностики существуют и как сделать все, чтобы предотвратить развитие патогенной микрофлоры.
Ценность здоровой микрофлоры кишечника
Полезная микрофлора кишечника
- Микроорганизмы активно принимают участие в переваривании.
- Способствуют легкому усваиванию витамина D, а также микроэлементов.
- Синтезирует ферменты, необходимые для процесса переваривания пищи, а также гормоноподобные вещества
- Отвечают за синтез витаминов, в частности биотина, фолиевой и аскорбиновой кислоты, витамина группы В.
- Принимают активное участие в механизмах метаболизма,
- Противостоят патогенным микроорганизмам.
- Влияют на нормальное перемещение пищевых масс и опорожнение кишечника.
- Отвечают за нейтрализацию нитратов.
- Активно влияют на формирование иммунитета.
Нормальный состав
Для того, чтоб микрофлора кишечника справлялась с поставленными задачами, необходимо, чтоб присутствовало постоянное соотношение полезных бактерий, а именно:
- бифидобактерии должны занимать 90%;
- до 10% — это энтерококки, лактобактерии и кишечная палочка, которая является не патогенной;
- в совсем незначительном количестве, менее процента, занимают условно-патогенные бактерии, а именно: протей, энтеробактер, дрожжеподобные грибы, цитробактер, клебсиелла, непатогенный стафилококк.
Причины
Позднее прикладывание к груди может стать причиной развития дисбактериоза
Кишечник ребенка наполняется микроорганизмами только после появления на свет. Очень важно прикладывать малыша к материнской груди уже в родильном зале. Это необходимо для того, чтоб мама передала свою флору новорожденному.
К причинам, которые нарушают баланс микрофлоры, и вызывают рост патогенных микроорганизмов в кишечнике малыша, можно отнести следующие:
- плохое питание кормящей матери;
- прием антибиотиков, как непосредственно самим малышом, так и с материнским молоком;
- задержка с прикладыванием к груди;
- введение прикорма без учета правил;
- отмена грудного вскармливания;
- непереносимость белка молочных продуктов;
- искусственный тип вскармливания, особенно, если часто сменяются типы смесей;
- кишечная инфекция, которая была недавно перенесена;
- атопический диатез;
- аллергия на продукты.
Такие факторы могут стать причинами постановки диагноза дисбактериоз кишечника у ребенка до года.
Что касается детей постарше, в частности в тех, кому еще не исполнилось 3 года, то причинами дисбактериоза могут быть следующие факторы:
- неправильный рацион питания;
- кишечная инфекция;
- заболевания органов пищеварительной системы в хронической форме;
- аллергия на прием антибиотиков;
- частые простуды;
- паразитарная инфекция.
Если рассматривать деток, которые приближаются к школьному возрасту, а также школьников, то к вышеизложенным причинам, можно добавить и следующие:
- повышенное потребление мяса, сладостей, продуктов с консервантами, вкусовыми добавками и ароматизаторами;
- продолжительное лечение гормональными средствами;
- состояние иммунодефицита;
- частый стресс;
- операция на органах пищеварительной системы;
- вегето-сосудистая дистония;
- плохая экология;
- гормональная перестройка.
Основные признаки
Колики — симптом дисбактериоза
Если рассматривать дисбактериоз кишечника, симптомы у детей, то следует выделить следующие признаки:
- диарея;
- изменение характера каловых масс;
- болезненные ощущения в животе;
- метеоризм, колики;
- дерматит, сухость кожных покровов;
- привкус металла;
- снижение иммунитета, проявляющегося частыми простудами;
- частые дефекации;
- в кале выявляются остатки пищи, которая не переварилась.
Для грудничков характерны:
Также необходимо рассмотреть симптомы заболевания в зависимости от стадии дисбактериоза.
- Первая:
- еще отсутствует заметное снижение полезной микрофлоры;
- у малыша может ухудшиться аппетит;
- возникают запоры, на смену которым приходит диарея, потом снова запор;
- возможна повышенная возбудимость.
- Вторая. Начинается рост патогенных микроорганизмов. Характерны такие симптомы:
- метеоризм;
- запор или диарея с едким запахом;
- у грудничков может наблюдаться частое срыгивание и рвота;
- колики;
- плохой сон у деток постарше;
- боль и чувство распирания в животе;
- ухудшение или полное отсутствие аппетита;
- отрыжка, изжога, повышенное газообразование.
- Третья. Присутствуют следующие симптомы:
- диарея хронического характера;
- повышенное газообразование;
- постоянные колики;
- у ребенка часто возникают простуды;
- у малышей до года могут проявляться симптомы рахита;
- у детей пропадает аппетит;
- растущему организму не хватает питательных веществ и витаминов;
- в каловых массах может присутствовать зелень и слизь, кислый запах;
- диарея чередуется с запором;
- образование налета на языке;
- ощущение неполного опорожнения при дефекации.
- Четвертая. Характерно:
- полное нарушение баланса микрофлоры в кишечнике;
- высокий риск возникновения кишечной инфекции;
- у малыша может наблюдаться рост температуры, головные боли, лихорадка или озноб;
- вместе с непереваренной едой выделяются токсические вещества, способные вызывать хроническое отравление.
Диагностика
- Осмотр пациента, сбор жалоб.
- Капрограмма. Позволяет исследовать состав каловых масс, увидеть насколько хорошо происходит переваривание пищи, также определяется воспалительный процесс, наличие кишечной инфекции, как справляется ферментативная система.
- Анализ кала на яйцаглист. Данное исследование будет назначено, если малышу уже исполнилось 2 года. Проводят его потому, как симптомы дисбактериоза могут совпадать с паразитарной инфекцией.
- Если у малыша часто присутствует диарея и метеоризм, а также на руках плохой результат капрограммы, то могут назначить исследование кала на углеводы. При их увеличении можно говорить о лактазной недостаточности.
- Анализ каловых масс на патогенную микрофлору. Благодаря данному исследованию выявляют наличие или отсутствие дизентерии, сальмонеллеза или других инфекций.
- Посев на подтверждение дисбактериоза.
Лечение
- Антибиотикотерапия, сейчас назначаются препараты широкого спектра.
- Вместо предыдущего могут применять другой способ: повышать полезные микрофлору. С этой целью назначают прием пробиотиков. При их размножении — патогенные микроорганизмы вытесняются. Могут назначить Энтерол, Бифиформ. Как правило, данные препараты выписывают деткам, которым уже исполнился 1 год.
- Прием бактериофагов. Данный препарат назначается для уничтожения конкретного вида микроорганизмов.
- Заместительная терапия с целью усиления полезной микрофлоры в кишечнике ребенка. Применяются пребиотики.
- Полезную микрофлору можно получить и при правильном питании:
- живые микроорганизмы содержатся в Биолакте, Аctimel или Активии;
- следует отдавать предпочтение тем кисломолочным напиткам, у которых короткий срок годности;
- рекомендуется самостоятельно готовить напиток, используя бактериальную закваску;
- на период лечения является недопустимым употребление свежих фруктов и овощей, грубых круп, жареных продуктов;
- ребенок должен употреблять диетическое мясо, обволакивающие каши, можно давать печеные яблоки;
- кроме кисломолочных напитков, можно давать чай, кисель процеженный компот;
- нужно практически исключить из рациона малыша цельное молоко, хлебобулочные изделия из белой муки, макароны, консервы и сладости.
У моего сына еще до года наблюдался дисбактериоз. Случилось это после применения антибиотиков, когда врач совершенно не вспомнил о необходимости в приеме полезных бактерий. Постфактум, когда состояние приобрело явную симптоматику, доктор опомнился и назначил пробиотики. Сразу избавиться от дисбактериоза мы не смогли, курс повторялся раза четыре, пока микрофлора кишечника полностью не нормализовалась.
Профилактика
- Здоровый образ жизни.
- Чередование активного и пассивного отдыха.
- Правильное питание.
- Соблюдение режима дня.
- Отсутствие стрессовых ситуаций.
- Укрепление иммунитета путем закаливания и физических упражнений.
- Прием пробиотиков, если назначают антибиотики.
- Своевременное лечение хронических патологий, особенно, если это касается органов пищеварения.
- Профилактика простудных и кишечных заболеваний.
Теперь вы знаете, что собой представляет лечение дисбактериоза кишечника у детей. Помните о соблюдении простых правил, чтоб сохранять баланс полезных микроорганизмов, и не допускать рост патогенных. Не забывайте при возникновении первых симптомов дисбактериоза, сразу обращаться к врачу с целью диагностики и адекватной терапии.
Дисбактериоз у детей симптомы
Многих родителей однозначно пугает термин «дисбактериоз». Но какое именно это заболевание и его симптомы – не все знают. В наше время врачи чаще всего замечают, что этот диагноз самостоятельным назвать нельзя. Дисбактериоз, как диагноз, отсутствует в списке международной классификации заболеваний, но это совсем не означает, что дисбактериоз – серьезная проблема, требующая лечения. Это заболевание является вторичным, потому грамотное лечение поможет вовремя определить его причины возникновения, которые кардинально отличаются для лечения пациентов разного возраста. Наиболее чаще дисбактериоз встречается у детей. Лечение состоит, в этом случае, не только в приеме бактериальных препаратов, которые нормализуют микрофлору, но и в специальной диете. Нормализация питания – важнейший фактор в процессе выздоровления ребенка.
Причины дисбактериоза у детей:
Кишечник со здоровой микрофлорой у детей начинает формироваться с рождения. Состояние его бактериальной флоры напрямую зависит от рациона питания малыша с первых дней его жизни. Поначалу у новорожденного кишечник стерилен, но уже в процессе родов материнские бактерии попадают в его пищеварительную систему. Мать «делится» с малышом собственной флорой, когда после родов ребенка прилаживают к ее груди. Этот процесс с самого начала жизни ребенка формирует у него здоровой баланс всех микроорганизмов, благодаря чему, микрофлора патогенная не превышает объем здоровой микрофлоры лактобактерий и бифидобактерий, которые участвуют в нормальном и здоровом пищеварении ребенка. Поэтому, нормальный баланс бактериальной флоры нужен как для процесса переваривания пищи, чтобы организ взял все полезные и необходимые вещества, так и для того, чтобы иммунная система функционировала нормально и могла сопротивляться различным инфекциям.
Практически всегда дисбактериоз – это не отдельное заболевание, а причина болезнетворных явлений в человеческом организме. Например, дисбактериоз у детей может развиваться после приема сильных антибиотиков. В этом случае, симптомы дисбактериоза будут следствием резкого изменения микрофлоры, поскольку произошло истребление не только вредных, а в том числе и здоровых бактерий. Такое состояние, помимо дисбактериоза, может сопутствоваться разнообразными инфекционными заболеваниями, включая кишечные инфекции. К тому же, у маленьких детей, новорожденных, дисбаланс микрофлоры кишечника часто приводит к нарушениям системы питания. Поэтому так важно вовремя приложить ребенка к груди матери, чтобы он смог перенять ее полезную микрофлору. Патогенная флора, в результате, может увеличиться, а здоровая микрофлора будет испытывать дефицит. У ребенка на протяжении первого года жизни также могут возникнуть симптомы дисбактериоза из-за неправильного введения прикорма. К тому же, прием матерью антибиотиков во время лактации также влияет на состав ее грудного молока. И в этом случае аналогично малыш может столкнуться с проблемой нарушения пищеварительной системы.
Из всего вышесказанного , учитывая факторы, которые могут привести к появлению у ребенка дисбактериоза, можно вывести следующие причины, влияющие на его возникновение:
1. Резкое отлучение от грудного вскармливания и слишком позднее его начало.
2. Неправильное питание матери.
3. Искусственное вскармливание и бессистемная смена смесей для кормления.
4. Неправильно введенные продукты прикорма.
5. Проблема переносимости лактозы ребенком.
6. Прием антибиотиков матерью, либо ее ребенком.
7. Наличие таких инфекционных заболеваний, острых инфекций, таких как диарея, дизентерия, сальмонеллез и др.
8. Аллергия на определенные виды пищи.
9. Ослабление иммунитета, нарушение окружающей экологии.
Признаки и симптомы дисбактериоза у детей
Признаки заболевания у взрослых и детей не имеют определенных особенностей. Дисбактериоз по своим проявлениям похож на другие нарушения пищеварительной системы, которые имеют самые разнообразные причины. Симптомы дисбактериоза у детей – это признаки различных болезненых симптомов желудочно-кишечного тракта. Дети разных возрастов, от рождения и до 3 лет могут испытывать такие проблемы, как вздутие живота, колики, боли, поносы и запоры. Поэтому не обязательно такие расстройства говорят именно о дисбактериозе. Но если вы замечаете изменение состояния кожи и ногтей ребенка, а именно, сухость кожи с раздражением, ребенок теряет аппетит и становится вялым, необходимо обратиться к врачу.
Волосы, кожа и ногти склонны к проявлению повышения сухости и шелушения из-за неправильного дисбаланса вредной и полезной микрофлоры кишечника, так как нарушается потребление организмом полезных веществ. Нарушается всасывание воды, потому кожные покровы начинают пересыхать. В общем состоянии начинают наблюдаться слабость и вялость, ребенок часто бывает плаксивым и раздраженным, нарушается сон, даже не смотря на отсутствие энергии. Появляются специфические дисептические расстройства.
Еще одним характерным проявлением дисбактериоза можно назвать увеличение числа дефекации. Ребенок может хотеть на горшок много раз в сутки даже при отсутствии симптомов запора и видимых поносов. Процесс дефекации может быть сразу после еды. В кале может присутствовать непереваренная пища в этом случае, а консистенция кала бывает жидкой, слизистой и водянистой. Признаком того, что в кишечнике преобладает патогенная микрофлора, может являться и характерный неприятный, резкий запах.
Субфебрильная температура говорит о дисбактериозе третьей степени. В этом случае причиной дисбактериоза чаще всего являются кишечные инфекции, которые необходимо незамедлительно лечить.
Очень распространенный симптом, который сопровождает дисбактериоз – это различные виды дерматита и диатез. У детей разного возраста встречается довольно часто сыпь и раздражение при дисбактериозе. Причиной высыпаний на коже является то, что минералы и витамины из пищи не усваиваются нормально в организме. Также может наблюдаться кровоточивость десен бледность в слизистых оболочках.
Поскольку нормальное пищеварение влияет на создание иммунной системы напрямую, защитные силы ребенка слабеют. Иммунитет становится незащищенным и слабым, поэтому ребенок может быть уязвимым перед самыми различными инфекциями окружающей среды. У детей с дисбактериозом часто воспаляются инфекционные и вирусные заболевания.
Лечение дисбактериоза с применением пробиотиков и правильного питания.
Одна из самых важнейших средств для лечения дисбактериоза – это диета. Она наиболее полезна и действенна, чем применение специфических бактериальных препаратов, которые содержат живые бифидобактерии и лактобактерии. С помощью коррекции питания, возможно полностью устранить заболевание даже у самых маленьких малышей. В том случае, если дисбактериоз вызван не приемом антибиотиков и не какими-либо инфекционными заболеваниями кишечника.
Для лечения дисбактериоза младенцев необходимо включать в его рацион питания пробиотики, которые содержатся в детском кефире, кисломолочных смесях, ацидофелине, а также в других молочных продуктах с составом живых бактерий. Нужно также помнить и о минерально – витаминных комплексах. Они воздействуют на организм ребенка общеукрепляющее, усиливают противодействие иммунитета различным заболеваниям, инфекциям и вирусам.
У детей двух лет и старшего возраста в меню при заболевании необходимо включить в обязательном порядке продукты, которые содержат пищевые волокна. Грубые и натуральные волокна имеются в свежих овощах и фруктах, крупах и злаках. Полезно будет также употребление каш овсяной, рисовой, пшеничной, гречневой и ячневой. Богатые клетчаткой сырые овощи нормализуют перистальтику кишечника, улучшают пищеварительный процесс. Необходимо кормить ребенка овощным пюре, которое содержит в свое составе свеклу, кабачки, цветную капусту, морковь и тыкву. Но стоит избегать овощей, которые содержат крахмал. Чтобы диета была для ребенка эффективной и максимально полезной, нужно готовить пищу правильно. Е необходимо готовить на пару, отваривать лучше всего, можно тушить. Сырые овощи будут полезны для ребенка, если начать вводить их в пищу в возрасте трех-четырех лет.
Относительно фруктов, наилучшим средством для для улучшения пищеварительного процесса и нормализации баланса минералов, его восстановления, будут такие продукты, как печеные яблоки, черная смородина, брусника, шиповник и абрикосы. Компоты и кисели из шиповника либо рябины – это отличное народное средство для лечения дисбактериоза и восстановления здорового функционирования желудочно-кишечного тракта ребенка.
Необходимо помнить также о том, что ягодные и фруктовые блюда для детей должны быть приготовлены без добавления сахара. Если есть необходимость подсластить десерт, можно добавить в него мед, если у ребенка нет на него аллергии. Будет прекрасно, если в приготовлении киселей и компотов вы абсолютно не будете использовать сахар. Следует вообще исключить из рациона пищу жареную, жирную и копченую, а также соленые и маринованные продукты. Многие дети любят фаст-фуд, но он в строгом запрете при дисбактериозе. Рыба и мяса должны быть приготовлены не очень жирными и быть похожими на постные блюда.
Но, как и в случае с другими заболеваниями, профилактика – это лучшее лечение при дисбактериозе. Устранить первые симптомы бывает недостаточно, нужно уделить максимальное внимание устранению тех причин, которые го вызвали. Потому с самого начала жизни малыша, следует придерживаться правильного питания как матери, так и ребенку. Очень важно прикорм вводить постепенно и правильно, не отлучать малыша от грудного вскармливания раньше времени и обязательно очень тщательно придерживаться здорового образа жизни.
Автор публикации: Эдуард Белоусов
Дисбактериоз у детей, симптомы и лечение
Каждая вторая мама знакома с таким недугом, как дисбактериоз кишечника у детей. Особенно активно он
прогрессирует при ослаблении иммунной системы малыша.
Дисбактериоз представляет собой сбой в работе кишечника из-за нарушения баланса полезных и «вредных»
бактерий в желудочно-кишечном тракте. Устранение дисбактериоза кишечника у детей значительно
повышает качество жизни как малыша, так и мамы.
Дисбактериоз – нарушение соотношения нормальной микрофлоры кишечника. Состояние редко имеет
идиопатический характер, не является самостоятельным заболеванием. Развивается в любом возрасте,
более уязвимы грудные дети. Чтобы противостоять дисбактериозу, стоит ознакомиться с провоцирующими
его факторами и знать, что делать при дисбактериозе кишечника у ребенка
Причины дисбактериоза и кишечный иммунитет
Перед рождением ребенок находится в стерильных условиях, его кишечник также стерилен. После первого
сосания груди и приема молозива поступают питательные вещества, иммунные комплексы, гормоны,
полезные бактерии. В течение последующих 5–7 дней бактериальные клетки колонизируются, подавляется
рост патогенных микроорганизмов. У ослабленных и недоношенных малышей дисбаланс кишечной микрофлоры
может развиваться самостоятельно, без фонового заболевания
Причины дисбактериоза у детей до года:
- неправильное питание кормящей женщины,
- резкая отмена грудного вскармливания,
- снижение иммунного ответа,
- кормление искусственными смесями,
- заражение золотистым стафилококком,
- прием антибактериальных средств.
Этиология дисбактериоза у детей после 1 года связана с глистной инвазией, частыми простудными
болезнями, ослаблением моторики и ферментативной недостаточностью кишечника, подверженностью
стрессовому воздействию. Все перечисленные состояния ведут к снижению иммунной реакции.
Местный иммунитет в кишечнике играет колоссальную роль в борьбе с патогенной микрофлорой,
вирусными и бактериальными агентами. Клеточные макрофаги расщепляют и поглощают поступившие
антигены.
Последствия ослабления иммунитета и возникновения дисбактериоза
Первым признаком дисбактериоза кишечника у детей является нарушение отхождения кашицеобразного стула.
Он становится жидким, с резким кислым запахом, цвет от бледно-желтого до болотно-зеленого или
отмечаются стойкие запоры с болезненным актом дефекации.
Другие последствия:
- урчание в животике;
- повышенное газообразование;
- появление колик у малыша, сопровождающееся болями;
- аллергические высыпания на фоне интоксикации;
- отставание в физическом развитии – недостаток витаминов группы В, витаминов Е, Д.
При выявлении подобных признаков рекомендовано обращение в клинику к педиатру. Только специалист
сможет объективно оценить состояние здоровья малыша.
Первый сигнал о дисбактериозе – появление сыпи разной локализации на теле, которая чешется и
для которой характерен полиморфизм высыпания. Так проявляются аллергические реакции на коже.
Что делать при дисбактериозе у малышей?
Коррекция дисбактериоза кишечника у детей направлена на устранение причины и симптомов нарушения.
Женщинам, желающим узнать, как помочь малышу при коликах и газах, желательно ознакомиться с советами
доктора. Зачастую специалист назначает:
- бактериофаги;
- пероральные сорбенты;
- ферментативные средства;
- ветрогонные препараты;
- назначают пробиотики для малышей, чтобы заселить микрофлору, или пребиотики для стимуляции роста собственных колоний;
- иногда антибиотик;
- прием интерферонов.
Для коррекции дисбиоза также показаны прогулки на свежем воздухе, дополнение рациона питания
пробиотическими продуктами и нормализация режима сна и отдыха детей
Как поддержать естественную микрофлору
Поддерживать естественную микрофлору кишечника могут помочь капли для приема внутрь – Аципол® Малыш,
капли. Они относятся к биологически активным добавкам, в состав которых входит необходимое
количество колониеобразующих организмов – лактобактерии, бифидобактерии.
Способ дозирования средства очень прост – есть насадка-дозатор. Разводить вещество не нужно, оно
выпускается в суспензии. Согласно инструкции по применению, Аципол® Малыш, капли дают ребенку 1 раз
в день по 5 капель, допускается добавление в смесь, воду.
Действие компонентов Аципол® Малыш, капли
Действие Аципол® Малыш, капли сходно с аналогичными средствами, относящимися к группе пробиотиков.
Лактобактерии и бифидобактерии заселяют желудочно-кишечный тракт и оказывают благотворное влияние на
организм.
Образующиеся колонии полезных бактерий вытесняет патогенную микрофлору. Результатом использования
такого средства служит нормализация стула малыша, уменьшение болей в животике, снижение
интоксикации.
Стоит отметить, что применение только Аципол® Малыш, капли при дисбактериозе кишечника у детей
нецелесообразно, обязательна комплексная терапия с применением лекарственных препаратов, которые вам
назначит специалист вместе с Аципол® Малыш, капли
При выявлении первых признаков дисбактериоза у ребенка следует обратиться за медицинской помощью к
профилирующему специалисту. Причин развития патологического состояния много, только специалист может
определить этиологию недуга и назначить адекватное лечение с учетом возраста ребенка и степени
тяжести патологии.
Дисбактериоз у ребенка: симптомы, причины и лечение
Дисбактериоз у ребенка до 3 лет частое явление, потому что кишечник у детей до этого возраста незрелый. Чтобы лечить это заболевание, необходимо выяснить настоящую причину его появления. Если отсутствуют очевидные причины, нужно проверить, в каком состоянии находятся внутренние органы малыша.
Нужно ли лечить дисбактериоз?
У детей до 3 лет происходит медленное поэтапное налаживание деятельности и функций всех внутренних органов, включая систему пищеварения. Даже самые незначительные и безобидные причины, например, плохой сон, небольшая простуда, изменение стандартного режима дня или питания способны пошатнуть деятельность кишечника, печени и слизистой желудка. Эти нарушения могут спровоцировать появление первых симптомов дисбактериоза у ребенка. Бывает так, что это состояние не нуждается в медицинском вмешательстве, оно само проходит до 3 лет, когда произойдет становление функций внутренних органов ребенка.
Однако порой заболевание может быть слишком тяжелым, вызванным скрытыми воспалениями и врожденными нарушениями некоторых внутренних органов. Тогда болезненное состояние малыша обычно со временем усугубляется и в дальнейшем может служить причиной серьезных патологических изменений. В таком случае помощь хороших специалистов крайне необходима, но она не должна сводиться к обычному лечению дисбактериоза, а заключаться в системном исследовании деятельности и состояния всех внутренних органов малыша. При обнаружении нарушений методику лечения может определить только врач.
Симптоматика заболевания
Дисбактериоз кишечника – это заболевание, которое касается системы пищеварения. Поэтому проявления дисбактериоза у детей до 3 лет очень часто могут указывать и на какое-нибудь другое заболевание пищеварительного тракта. Следовательно, обнаружить нарушение микрофлоры детского кишечника не так уж легко. Однако существуют симптомы дисбактериоза, по которым у ребенка до 3 лет можно заподозрить дисбаланс кишечной микрофлоры. Чаще всего это:
- Постоянные поносы либо запоры;
- Частое вздутие живота со схваткообразными болями;
- Непереваренная еда и присутствие слизи в детских испражнениях;
- Кровоточивость десен;
- Раздражение и шелушение кожных покровов.
Помимо этого, симптомами заболевания могут являться ломкие волосы, постоянно слоящиеся ногти, отсутствие аппетита, белый налет на языке, коричневый налет на зубах, плохой запах изо рта, атопический дерматит.
Однозначно можно заподозрить заболевание, если на фоне отсутствия у ребенка аппетита случаются поносы или постоянные задержки стула, параллельно с этим наблюдается вздутие живота по причине скопления газов. Дисбактериоз у грудных детей очень часто сопровождается периодично появляющимися болезненными ощущениями в животике.
Типичное проявление нарушения кишечной микрофлоры – «симптом проскальзывания пищи». В этом случае малыш сразу же после приема еды просится в туалет. А в его испражнениях может быть видна непереваренная еда, а также слизь, сам кал ребенка отличается очень неприятным запахом.
При дисбактериозе у ребенка до 3 лет очень часто на кожном покрове появляется сыпь. Большинство родителей предполагают, что это проявление аллергии и принимаются лечить малыша от этого заболевания. Такое лечение еще больше обостряет состояние больного ребенка, поскольку основную причину сыпи — дисбактериоз вылечить препаратами от аллергии нельзя.
Кровоточивость десен, отслаивание ногтей и сечение волос возникают по причине нарушений всасывания кишечника, как следствие возникает нехватка полезных витаминов и необходимых минералов в еще неокрепшем организме ребенка.
Дисбактериоз кишечника влияет на ослабление защитных функций детского организма, поэтому понижается иммунитет. В итоге ослабленный организм запросто подхватывает разнообразные вирусные, а также инфекционные болезни, малыш очень часто болеет и долго выздоравливает.
Как определить дисбактериоз у ребенка?
Чтобы установить существование и форму дисбактериоза, необходимо определить какие собственно бактерии находятся в кишечнике, и в каком количестве. Для этого следует сдать анализ детского кала. В лабораториях проводится специальный анализ на дисбактериоз, определяющий количество здоровых и болезнетворных микроорганизмов. Попутно устанавливается чувствительность бактерий к лекарственным средствам.
Чтобы анализ был максимально информативным кал нужен свежесобранный. Поэтому анализ лучше всего сдать утром. При продолжительном хранении кала настоящее количество микроорганизмов невозможно будет обнаружить. Для проведения анализа необходимо сдать примерно 5–10 г кала. Дополнительно к такому анализу может потребоваться копрограмма. Она представляет собой анализ кала, который показывает, хорошо ли кишечник переваривает пищу.
В наше время используются два основных способа исследования:
- Бактериологический анализ. При этом способе устанавливается 14–25 разновидностей бактерий (это только 10% всех микробов). Результат такого анализа можно получить только по истечении недели. Обычно столько времени необходимо, чтобы микроорганизмы выросли в особых питательных условиях, и их можно было обнаружить. Результаты такого исследования зависят от выполнения сроков доставки, а также качества образца, кроме этого иногда существуют проблемы в выращивании некоторых разновидностей бактерий.
- Исследование метаболитов микрофлоры. Метод основан на установлении веществ, вырабатываемых бактериями в процессе собственного развития. Такой способ обладает повышенной чувствительностью и легкостью установления микробов и дает возможность по истечении нескольких часов узнать результат. Помимо этого, он не является таким дорогостоящим, как бактериологический.
Нужно не забывать, что состав кишечной микрофлоры у всех детей разный. Он обусловливается возрастом, употребленной едой и временем года. Поэтому диагностировать заболевание только по результатам анализов – ошибочно. Необходимо дополнительное комплексное обследование для установления причины дисбактериоза.
Расшифровка результатов исследования
По итогам анализа кала выдается справка, в ней показаны все находящиеся в материале микроорганизмы. Расшифровка анализа будет полезна врачам, однако и обычный человек способен немного разобраться в данных результатах.
Некоторые из отмеченных в результате анализа представителей микрофлоры являются постоянными обитателями, которые содействуют нормальной деятельности кишечника. Одно только может настораживать при расшифровке – это несоответствующее количество таких микробов. Как правило, на бланке прописан диапазон, который соответствует норме этих бактерий и их фактическое число. Если количество бифидо — и лактобактерий ниже пределов нормы, тогда врач прописывает препараты, которые способствуют развитию данных микроорганизмов.
Существуют и такие бактерии, которые в нормальной флоре не должны присутствовать, или допускается их очень незначительное количество. На эти бактерии необходимо обратить повышенное внимание при расшифровке. Нежелательные микробы: золотистый стафилококк, сальмонеллы, грибок или яйца паразитов, шигеллы, эшерихия коли. Наличие этих микроорганизмов нуждается в назначении должного лечения.
Патогенную микрофлору кишечника у детей до 3 лет можно нормализовать, поэтому не стоит сильно волноваться, если результаты анализов не очень хорошие. В настоящее время существует достаточно много лекарственных препаратов, которые изготовлены специально для терапии дисбактериоза.
Однако приступить к лечению без обнаружения причин невозможно, поэтому обязательно следует сдать анализ на дисбактериоз. Затем, по его расшифровке врач установит, какое именно назначить лечение и какие лекарственные средства окажутся самыми эффективными. Так как состав микрофлоры у каждого ребенка свой, лечение тоже назначается сугубо индивидуально. Доктор обязательно должен обратить внимание на возраст, способ вскармливания ребенка, наличие аллергии, перенесенные кишечные инфекции.
Как вылечить дисбактериоз?
Лечение дисбактериоза у детей до 3 лет требует соблюдения определенных принципов правильного питания и приема соответствующих лекарственных препаратов. В целом лечение состоит из 4 этапов.
Устранение патогенной микрофлоры
- Для начала необходимо устранить негативную флору. Для этого используются препараты Бактериофаги, Бактисубтил, Нистатин, Хлорофиллипт, Энтерол, Эрсефурил;
- Восстановить процесс пищеварения. Принимается Креон 10 000, Мезим форте, Панкреатин;
- Удалить шлаки и снять интоксикацию. Этому способствуют сорбенты, такие как Атоксил, Мультисорб, Полисорб, Смекта, Энтеродез, Энтеросгель. Естественные энтеросорбенты аттрапульгит, каолин, смекта, таннакомп очень результативны и безвредны для ребенка до 3 лет. Такое лечение продолжается 3–7 дней;
- У малышей с лактазной недостаточностью продолжительно применяют Лактазар – лекарственный препарат с ферментом лактаза. Этот фермент расщепляет и нормализует всасывание лактозы, попадающей с питанием (материнское молоко либо молочные продукты), избавляет от симптомов лактазной недостаточности, появляющихся при нехватке фермента. Лечение с применением препарата Лактазар дает возможность устранить основные клинические симптомы непереносимости лактозы, а также сберечь грудное вскармливание.
Использование Лактазара — это альтернатива методу смешанного вскармливания с применением безлактозных смесей. Оно требует меньше времени для результата, дает возможность увеличить объем пищи и пропорциональное ему употребление лактозы. Средство также предназначается для рациона детей, которые находятся на вскармливании смесями. В таком случае применяются смеси, которые содержат лактозу, что дает возможность обеспечить малышу полноценное питание.
Заселение здоровой флоры
Далее, необходимо засеять полезную микрофлору – этому процессу способствует употребление бифилакта Биота. Чтобы улучшить результат первичного посева нужно добавить одно из следующих средств — Аципол, Бифидумбактерин, Колибактерин, Лактобактерин. Прописывают эти пробиотики обычно на 3 недели.
Стимуляция роста полезной микрофлоры
Затем необходимо подкормить полезную флору. Для этого используются пребиотики Дюфалак, Лактувит, Лактусан, Нормазе, Прелаксан (при задержках стула), Хилак-форте (при диарее). Препараты принимаются до 14 дней. Они избирательно стимулируют размножение и обмен веществ одной либо нескольких групп бактерий, которые обитают в кишечнике, обеспечивая здоровый состав кишечной микрофлоры.
Поддержание нормального баланса
Теперь для поддержания здоровой микрофлоры прописывают Бифиформ либо Лактофильтрум, продолжительность курса до 3 недель.
Бифилакт Биота желательно принимать в течение всего лечения. Его можно и дальше использовать в рационе ребенка. Потому что он включает ценные полезные микроорганизмы, а также естественные факторы, которые способствуют росту здоровой микрофлоры в кишечнике. Препарат можно принимать 3 недели через каждые 2 месяца, для того чтобы срыв адаптации у малыша полностью компенсировался.
Процедура заселения кишечника здоровой флорой проходит иногда достаточно медленно, из-за этого курс нужно повторять.
Некоторые мамы считают правильным лечить своих малышей народными методами. Однако в данном случае необходимо быть точно уверенным что лекарственные растения, помогающие вылечить дисбактериоз, не вызовут у ребенка аллергию. Народная медицина помогает устранить дисбактериоз, но в отличие от медицинских препаратов, на это необходимо намного больше времени. Поэтому лечить дисбактериоз народными методами нужно в комбинации с медикаментозным лечением и соответствующей диетой.
Состав микробиоты в верхних дыхательных путях здоровых детей в Шэньчжэне, Китай, в зависимости от респираторных участков и возраста
Верхние дыхательные пути (ВДП) являются домом для различных микробных комменсалов, которые действуют как конкуренты патогенов и помогают тренировать иммунную систему. Однако в нескольких исследованиях сообщалось о нормальном носительстве микробиоты в ВДП у здоровых китайских детей. В этом исследовании мы выполнили анализ секвенирования гена 16S рДНК в 83 образцах передних носов (AN), 60 образцов носоглотки (NP) и 97 образцов ротоглотки (OP) от 98 здоровых детей в Шэньчжэне, Китай (возраст ≤12 лет).Микробиота в AN и NP одинакова в разном возрасте, и типичные виды на этих участках включают Moraxella , Staphylococcus , Corynebacterium , Streptococcus и Dolosigranulum . Напротив, ОП в основном колонизированы Streptococcus , Prevotella , Neisseria , Veillonella , Rothia , Leptotrichia и Haemophilus . Streptococcus и Rothia сохраняют низкую численность в ОП-микробиоте детей ≤ 1-летнего возраста, тогда как Prevotella , Neisseria , Haemophilus и Leptotrichia значительно увеличивают количество у особей возрастом года.Эта работа представляет собой важную справочную информацию для понимания микробного дисбактериоза при ВДП у китайских педиатрических пациентов.
1. Введение
Верхние дыхательные пути (ВДП) функционируют как интерфейс между внешней средой, легкими и желудочно-кишечным трактом [1]. Несколько отчетов продемонстрировали, что нормальная микробиота URT придает устойчивость к колонизации против проникновения патогенов и осуществляет иммунное образование [2, 3]. Липополисахарид (ЛПС) Prevotella противодействовал ЛПС, продуцируемому Haemophilus influenzae , и подавлял воспаление слизистой оболочки, опосредованное Toll-подобным рецептором 4- (TLR4-) [4].Иммунные ответы Th27 были активированы комменсальными бактериями и активными продуктами метаболизма, которые активировали иммунитет слизистой оболочки против колонизации респираторных патогенов [5]. Различные иммунные ответы также могут быть вызваны специфическим механизмом клиренса различных патогенов [6, 7]. Уровень экспрессии интерлейкина 8 (ИЛ-8) в эпителиальных клетках легких увеличивался после воздействия Moraxella [8]. Экспрессия IL-6 и интерферона γ (IFN- γ ) в высокой степени ингибирует вирус-ассоциированное воспаление [9, 10].Эти данные свидетельствуют о значительной роли комменсалов URT в созревании иммунной системы и устранении патогенов.
Микробиота URT резко различается в зависимости от ниш и стадий развития [2, 11–13]. Предыдущее исследование [14] показало, что микробиота носоглотки дифференцировалась уже в возрасте 1 недели и стабилизировалась через 6 недель с преобладанием Moraxella , Dolosigranulum и Corynebacterium . Доминирующий Haemophilus / Streptococcus в микробиоте носоглотки указывает на высокую частоту респираторных инфекций [14].Одногодичное продольное исследование новорожденных показало, что носовая микробиота в первую очередь определяется возрастом с увеличением бактериальной плотности и уменьшением разнообразия [15].
По сравнению со здоровыми европейскими и американскими детьми, микробиота URT у здоровых китайских детей остается малоизученной. В этом исследовании мы провели анализ 16S рДНК 240 образцов URT от 98 здоровых детей в Шэньчжэне, где проживает все больше молодых семей. Мы стремились профилировать структуру микробиоты в передних носовых проходах (AN), носоглотке (NP) и ротоглотке. (OP), а также для сравнения выборок разного возраста.
2. Материал и методы
2.1. Выбор испытуемых
Детей набирали в кабинет для осмотра в детской больнице Шэньчжэня, и все семьи добровольцев были коренными жителями разных регионов Шэньчжэня. Критерии включения требовали отсутствия астмы и аллергии в семейном анамнезе, пневмонии в анамнезе, кашля, лихорадки или других респираторных / аллергических симптомов за месяц до отбора проб, отсутствия респираторных инфекций и воздействия антибиотиков в течение как минимум 1 месяца до исследования и респираторные симптомы через 1 неделю после взятия пробы.
2.2. Подготовка образцов и секвенирование.
Микробные образцы NP, OP и AN были собраны опытным клиницистом с помощью специальных мазков (25-800-A-50, Puritan, Guilford, USA; 155C, COPAN, Murrieta, USA). Тампоны, которые не использовались или открывались в комнате для отбора проб в течение нескольких секунд, служили отрицательным контролем для оценки потенциального загрязнения. Все образцы хранили при -80 ° C в течение 20 минут после отбора образцов.
Экстракцию ДНК проводили с помощью набора для выделения ДНК PowerSoil® (MO BIO Laboratories).Библиотека ДНК области V3-V4 16S рДНК была сконструирована с помощью ПЦР-амплификации и секвенирована на платформе Illumina MiSeq Sequencing. Все данные секвенирования были депонированы в базе данных GenBank под регистрационным номером SRP0
.
2.3. Биоинформатический анализ
Необработанные данные секвенирования были обработаны с помощью конвейера QIIME [16]. Фильтрация данных, кластеризация операционных таксономических единиц (OTU), таксономическая классификация и расчет разнообразия проводились после нашего предыдущего исследования [17].Такое же количество меток использовали для построения кривой разрежения и оценки насыщенности секвенирования каждого образца. Смешивающие эффекты различных характеристик на бактериальный состав были оценены PERMANOVA [18]. Образцы микробов URTs были сгруппированы после предыдущих исследований [11, 19, 20]. Различие Брея-Кертиса использовали для оценки сходства между микробными образцами. Сравнение микробиоты между двумя участками URT было проведено с помощью критерия суммы рангов Вилкоксона и скорректировано на коэффициент ложного обнаружения (FDR) ( q -значение).Все графики были подготовлены R (v3.2.3) (пакеты «ggplot2» и «NMF») и SVG (v1.1).
3. Результаты
3.1. Характеристики выборки, вывод данных и анализ искажений
В этом
Диагностика свистящего дыхания у детей
ЛИЗА НОБЛ ВЕЙСС, доктор медицинских наук, Медицинский и фармацевтический колледжи Северо-Восточного Университета Огайо, Центр семейной практики Forum Health, Янгстаун, Огайо
Am Fam Physician. , 15 апреля 2008 г .; 77 (8): 1109-1114.
Хрипы у детей — частая проблема, с которой сталкиваются семейные врачи.Примерно у 25–30 процентов младенцев будет хотя бы один эпизод свистящего дыхания, и почти у половины детей в анамнезе есть свистящее дыхание к шести годам. Наиболее частые причины хрипов у детей включают астму, аллергию, инфекции, гастроэзофагеальную рефлюксную болезнь и обструктивное апноэ во сне. Менее распространенные причины включают врожденные аномалии, аспирацию инородного тела и кистозный фиброз. Исторические данные, которые помогают в диагностике, включают семейный анамнез, возраст начала, характер одышки, сезонность, внезапность начала, а также связь с кормлением, кашлем, респираторными заболеваниями и изменениями положения.Целенаправленное обследование и целенаправленное диагностическое тестирование, основанное на клинических подозрениях, также предоставляют полезную информацию. Детям с повторяющимся свистящим дыханием или единичным эпизодом необъяснимого свистящего дыхания, не поддающегося лечению бронходилататорами, следует пройти рентгенографию грудной клетки. Детям, чей анамнез или результаты физикального обследования предполагают наличие астмы, следует пройти диагностическое исследование функции легких.
Свистящее дыхание у младенцев и детей — распространенная проблема, с которой обращаются в отделения первичной медико-санитарной помощи. Примерно у 25-30 процентов младенцев будет хотя бы один эпизод свистящего дыхания.1 К трем годам эпизод свистящего дыхания будет иметь место у 40 процентов детей, а к шести годам почти у половины детей будет хотя бы один эпизод свистящего дыхания1. страдают астмой, но при дифференциальной диагностике следует учитывать и другие причины. В этой статье представлен подход к оценке всех типов хрипов у детей.
Просмотреть / распечатать таблицу
СОРТИРОВКА: КЛЮЧЕВЫЕ РЕКОМЕНДАЦИИ ДЛЯ ПРАКТИКИ
| Клиническая рекомендация | Рейтинг доказательности | Ссылки |
|---|---|---|
Астма младше пяти лет является наиболее вероятной причиной рецидивов у детей лет. | C | 1 |
Наиболее частыми причинами хрипов у детей младшего возраста являются астма, аллергия, гастроэзофагеальная рефлюксная болезнь, инфекции и синдром обструктивного апноэ во сне. | C | 6, 12, 16, 24 |
Реакция на бронходилататоры может помочь дифференцировать астму от других причин хрипов. | C | 1, 7 |
Рентгенография грудной клетки должна выполняться у детей с повторяющимся хрипом или единичным эпизодом необъяснимого хрипа, не поддающегося лечению бронходилататорами. | C | 1, 7, 19 |
СОРТИРОВКА: КЛЮЧЕВЫЕ РЕКОМЕНДАЦИИ ДЛЯ ПРАКТИКИ
| Клиническая рекомендация | Оценка доказательности | Ссылки |
|---|---|---|
C | 1 | |
Наиболее частыми причинами хрипов у детей младшего возраста являются астма, аллергия, гастроэзофагеальная рефлюксная болезнь, инфекции и синдром обструктивного апноэ во сне. | C | 6, 12, 16, 24 |
Реакция на бронходилататоры может помочь дифференцировать астму от других причин хрипов. | C | 1, 7 |
Рентгенография грудной клетки должна выполняться у детей с повторяющимся хрипом или единичным эпизодом необъяснимого хрипа, не поддающегося лечению бронходилататорами. | C | 1, 7, 19 |
Этиология
Свистящее дыхание возникает во время длительной фазы выдоха из-за быстрого прохождения воздуха через дыхательные пути, которые сужаются до точки закрытия.Дети хрипят чаще взрослых из-за физических отличий. Бронхи младенцев и детей раннего возраста маленькие, что приводит к более высокому периферическому сопротивлению дыхательных путей. В результате заболевания, поражающие мелкие дыхательные пути, имеют пропорционально большее влияние на общее сопротивление дыхательных путей у этих пациентов. У младенцев также меньше упругая отдача ткани и меньше коллатеральных дыхательных путей, что приводит к более легкой обструкции и ателектазу. Грудная клетка, трахея и бронхи также более эластичны у младенцев и детей раннего возраста, а диафрагма вставляется горизонтально, а не наклонно.Все эти факторы увеличивают вероятность хрипов и респираторного дистресса в обеих этих группах.2
Дифференциальный диагноз
В таблице 1 перечислены общие, необычные и редкие причины хрипов у младенцев и детей3,4. важный; Таблица 2 содержит предлагаемые вопросы, которые могут помочь сузить дифференциальный диагноз.3–5 Наиболее частыми диагнозами у детей с хрипом являются астма, аллергия, гастроэзофагеальная рефлюксная болезнь (ГЭРБ), инфекции и обструктивное апноэ во сне.3,6
Просмотреть / распечатать таблицу
Таблица 1
Причины одышки у детей и младенцев
Общие | |||
Аллергии | |||
Астма или реактивное заболевание дыхательных путей 3 3 | Гастроэзофагеальная рефлюксная болезнь | ||
Инфекции | |||
Бронхиолит | |||
2126 | |||
Обструктивное апноэ во сне | |||
Нечасто | |||
5-летний возраст — первая смерть ребенка от воспалительного синдрома, связанного с COVID-19, зарегистрированного в U.S
5-летний мальчик из Нью-Йорка стал первым ребенком в Соединенных Штатах, который умер от состояния, называемого педиатрическим мультисистемным воспалительным синдромом, которое, как считается, связано с COVID-19.
Губернатор Нью-Йорка Эндрю Куомо заявил во время брифинга в пятницу, что департамент здравоохранения штата расследует несколько связанных случаев заболевания детей.
«Это были бы действительно болезненные новости и открыли бы совершенно другую главу», — сказал Куомо.
Полный охват вспышки коронавируса
«Это чрезвычайно редкое и ранее неизвестное проявление COVID-19 у детей», — говорится в заявлении системы здравоохранения Mount Sinai.«Мы выражаем наши глубочайшие соболезнования семье в связи с этой трагедией».
По всей стране почти у 100 детей диагностирован впервые выявленный синдром. По крайней мере, восемь штатов — Калифорния, Делавэр, Луизиана, Массачусетс, Нью-Джерси, Нью-Йорк, Пенсильвания и Вашингтон, а также Вашингтон, округ Колумбия, сообщили о случаях заболевания.
Детский мультисистемный воспалительный синдром может отражать симптомы других воспалительных заболеваний, таких как болезнь Кавасаки и синдром, подобный токсическому шоку.
Загрузите приложение NBC News для полного освещения вспышки коронавируса
Представители здравоохранения Нью-Йорка призвали родителей немедленно обратиться за помощью, если у ребенка:
- Продолжительная лихорадка (более пяти дней)
- Проблемы с кормлением (младенцы) или слишком больны, чтобы пить жидкость
- Сильная боль в животе, диарея или рвота
- Изменение цвета кожи — бледность, пятна и / или посинение
- Проблемы с дыханием или очень быстрое дыхание
- Учащенное сердце или боль в груди
- Снижение частоты в моче
- Вялость, раздражительность или спутанность сознания
Больше всего беспокоит то, что у детей могут развиваться проблемы с сердечной функцией.Сердце работает не так эффективно, как должно. Проблема, по всей видимости, является результатом перегрузки иммунной системы ребенка после заражения COVID-19.
У многих, но не у всех, детей с этим заболеванием диагностирован коронавирус. На пресс-конференции с представителями округа Вестчестер, штат Нью-Йорк, в пятницу врачи заявили, что у некоторых детей симптомы развиваются только через месяц после контакта с вирусом.
14-летний мальчик из Великобритании также умер от воспалительного синдрома.Его и другие подобные случаи в Европе были подробно описаны в отчете, опубликованном на этой неделе в The Lancet.
ИСПРАВЛЕНИЕ (14 мая 2020 г., 15:30 по восточноевропейскому времени): в более ранней версии этой статьи было неверно указано название заболевания, от которого страдают дети. Это детский мультисистемный воспалительный синдром, а не детский мультисиндромный воспалительный синдром.
Следите за новостями NBC HEALTH в Twitter и Facebook.
Эрика Эдвардс
Эрика Эдвардс — обозреватель новостей о здоровье и медицине, а также репортер каналов NBC News и «СЕГОДНЯ».»
Симптомы дефицита гормона роста
Симптомы дефицита гормона роста могут зависеть от вашего возраста. Симптомы у взрослого с дефицитом гормона роста могут отличаться от симптомов у ребенка с дефицитом гормона роста.
Эта статья познакомит вас с симптомами дефицита гормона роста у детей и взрослых.
Симптомы дефицита гормона роста у детей
Наиболее частым симптомом дефицита гормона роста у детей является то, что ребенок значительно ниже своего возраста.Однако ребенок с таким заболеванием может иметь нормальные пропорции тела.
Дети с дефицитом гормона роста обычно вырастают менее чем на 2 дюйма в год. (Дети с нормальным уровнем гормона роста растут примерно на 2,5 дюйма в год от 1 года до достижения половой зрелости — когда они могут вырасти до 4 дюймов в год.)
Вот некоторые другие симптомы дефицита гормона роста у детей:
- Лицо ребенка может казаться моложе, чем у детей того же возраста
- Задержка полового созревания — но иногда ребенок не достигает половой зрелости
- Увеличение жира вокруг лица и живота
- Пухлость от легкой до умеренной
- Медленное развитие зубов
- Медленный рост волос
Симптомы дефицита гормона роста у взрослых
Симптомы дефицита гормона роста у взрослых могут различаться, и многие взрослые, страдающие этим заболеванием, могут испытывать сочетание перечисленных ниже симптомов.
- Беспокойство и / или депрессия
- Облысение (у мужчин)
- Снижение половой функции и интереса
- Снижение мышечной массы и силы
- Проблемы с концентрацией внимания и недостаток памяти
- Сухая, тонкая кожа
- Повышенный уровень триглицеридов
- Усталость и / или усталость
- Проблемы с сердцем
- Высокий уровень ЛПНП («плохого») холестерина
- Инсулинорезистентность
- Более низкая толерантность к упражнениям
- Пониженная плотность костей, что делает вас более восприимчивым к развитию остеопороза
- Чувствительность к жаре и холоду
- Очень низкий уровень энергии
- Увеличение веса, особенно в области талии
Общие сведения о дефиците гормона роста
Важно понимать, что не у всех с дефицитом гормона роста будут одинаковые симптомы.У некоторых людей будет только 1 или 2 симптома, в то время как у других может быть несколько симптомов.
К счастью, определенные тесты и экзамены могут помочь вашему врачу диагностировать дефицит гормона роста. Узнайте, какие анализы вам нужны, чтобы ваш врач поставил точный диагноз дефицита гормона роста.
Немедленно обратитесь к своему врачу (или лечащему врачу вашего ребенка), если вы или ваш ребенок испытываете какие-либо из перечисленных выше симптомов дефицита гормона роста.
Обновлено: 12.05.14
Причины дефицита гормона роста
Дисбактериоз кишечника у детей — симптомы и лечение.Тесты на дисбактериоз
Основные симптомы дисбактериоза кишечника у детей
Каждая мама задается вопросом, как распознать болезнь и на какие признаки дисбактериоза следует обратить внимание детям. Ведь ни для кого не секрет, что своевременное лечение заболевания, это самый быстрый способ решения проблемы и выздоровления.
При нарушении качества состава микрофлоры, а также ее количества, обычно наблюдается беспокойное поведение ребенка, нарушение сна из-за спазмов кишечника, которые носят очень болезненный характер и имеют приступообразный характер.Часто они появляются через 1,5 — 2 часа после кормления малыша.
В основном боль у ребенка, сопровождающаяся вздутием живота, урчанием и метеоризмом. Также отмечается срыгивание, а иногда и рвота.
В особо тяжелых случаях наблюдаются более тяжелые симптомы, а именно диарея — пенистый стул с характерным гнилостным и кислым запахом, а также замедление набора веса. Эти симптомы дисбактериоза у детей указывают на развитие синдрома мальабсорбции — мальабсорбции в тонком кишечнике питательных веществ.Стоит отметить, что, как правило, этот синдром развивается в организме ребенка, находящегося в бедственном положении: недоношенность, неправильное питание, прием антибиотиков, а также кишечные инфекции.
Довольно часто у многих детей на фоне фоновых заболеваний развиваются запоры, так как нормального количества бифидобактерий, которых необходимо продуцировать в необходимом количестве, чтобы стимулировать сократительную деятельность кишечника, нет.
По степени течения заболевания различают компенсированный и некомпенсированный дисбактериоз.
При развитии компенсированного типа заболевания симптомов нет. Ребенок чувствует себя хорошо, и выявить нарушение микрофлоры можно только после сдачи анализа кала, который, как правило, сдают по другим причинам. Но все вышеперечисленные симптомы дисбактериоза у детей характерны для некомпенсированного типа.
Каковы причины дисбактериоза у детей?
Изначально кишечник ребенка бесплоден и происходит заселение, когда он проходит через родные пути его матери.Попадая во внешний мир, малыш тут же «знакомится» одновременно с большим количеством бактерий, которые обитают в воздушном родильном зале, а также на руках, одежде, медицинском персонале и теле матери.
Причины дисбактериоза у детей совершенно разные, из них выделено:
- получающих антибиотики;
- после прикладывания новорожденного к груди;
- резкое отлучение от груди;
- отсутствие грудного вскармливания;
- диатез;
- непереносимость молочного белка;
- Гипоксико-ишемическое повреждение центральной нервной системы ребенка.
Стоит отметить, что у детей старшего возраста причины дисбактериоза могут быть связаны между собой:
- плохое питание;
- принимают антибиотики, цитостатики и гормоны;
- стресса;
- Плохая среда в локациях.
Чем лечат дисбактериоз кишечника у детей
Обычно лечение любого заболевания должно быть комплексным, в том числе и при дисбактериозе. Родителям нужно запастись весом терпения, так как болезнь носит долговременный характер.Добавки следует соблюдать осторожно.
На первом этапе лечения уменьшить количество или полностью избавиться от вредных микроорганизмов, населяющих кишечник ребенка. Для этих целей применяют специфические бактериофаги и кишечные антисептики.
В более тяжелых случаях лечение дисбактериоза у детей проводится с применением антибиотиков в сочетании с сорбентами, связывающими и выводящими бактерии. Для облегчения переваривания пищи и всасывания ребенку назначаются также ферментные препараты.
После этого, по мере того как кишечник освобождается от множества вредоносных микроорганизмов, его заселяют бифидобактерии и лактобактерии, которые являются представителями нормальной флоры. Существуют специальные препараты, ускоряющие и облегчающие процесс, выполняющие функции нормальной микрофлоры, и тем самым создающие максимально благоприятные условия для роста полезных микроорганизмов. Правда, здесь не стоит экспериментировать и лучше оставить их на усмотрение лечащего врача.
Необходимые тесты на бактериальный рост у детей
Для диагностики нарушений микрофлоры кишечника необходимо пропустить разрастание каловых бактерий, что поможет определить соотношение нормальных и условно-патогенных микроорганизмов в кишечнике.Обследование на дисбактериоз у детей дает возможность оценить чувствительность микроорганизмов, населяющих кишечник, что в дальнейшем дает возможность определить правильный метод лечения и подобрать препараты.
Перечень необходимых анализов для определения дисбактериоза у детей:
- фекальные бактерии разрастания посевов. Требуется утренний кал, вес 5-10 грамм. учтите, что материал для исследования длительное время хранить при комнатной температуре не рекомендуется, так как точно также не удастся определить микрофлору;
- — способ, позволяющий определить, какая степень переваривания пищи в кишечнике, а также есть ли признаки воспаления.Сдать анализ можно и вечером, при условии, что до сдачи в лабораторию он будет храниться на нижней полке холодильника;
- определение количества углеводов в кале.
Копрограмма
Синдром дефицита внимания с гиперактивностью (СДВГ) — симптомы
Симптомы синдрома дефицита внимания с гиперактивностью (СДВГ)
Симптомы синдрома дефицита внимания и гиперактивности (СДВГ) можно разделить на 2 типа поведенческих проблем: невнимательность, гиперактивность и импульсивность.
Большинство людей с СДВГ имеют проблемы, которые попадают в обе эти категории, но это не всегда так.
Например, некоторые люди с этим заболеванием могут иметь проблемы из-за невнимательности, но не из-за гиперактивности или импульсивности.
Эта форма СДВГ также известна как синдром дефицита внимания (СДВ). СДВ иногда может оставаться незамеченным, потому что симптомы могут быть менее очевидными.
Симптомы у детей и подростков
Симптомы СДВГ у детей и подростков четко выражены и обычно становятся заметными в возрасте до 6 лет.Они возникают более чем в одной ситуации, например, дома и в школе.
Невнимательность
Основными признаками невнимательности являются:
- короткая продолжительность концентрации внимания и легко отвлекаются
- небрежные ошибки — например, в школе
- кажутся забывчивыми или теряют что-то
- неспособность выполнять задачи которые утомительны или отнимают много времени
- кажется неспособным слушать или выполнять инструкции
- постоянно меняются действия или задачи
- испытывают трудности с организацией задач
Гиперактивность и импульсивность
Основными признаками гиперактивности и импульсивности являются:
- неспособность сидеть на месте, особенно в спокойной или тихой обстановке
- постоянно ерзает
- не может сосредоточиться на задачах
- чрезмерное физическое движение
- чрезмерно много разговоров
- не может дождаться своей очереди
- действовать, не думая
- прерывание разговоры
- незначительное или полное отсутствие ощущения опасности
Эти симптомы могут вызывать серьезные проблемы в жизни ребенка, такие как неуспеваемость в школе, плохое социальное взаимодействие с другими детьми и взрослыми, а также проблемы с дисциплиной.
Сопутствующие состояния у детей и подростков с СДВГ
Хотя это и не всегда так, у некоторых детей могут также быть признаки других проблем или состояний, помимо СДВГ, например:
- тревожное расстройство, которое заставляет вашего ребенка сильно волноваться и нервничать времени; он также может вызывать физические симптомы, такие как учащенное сердцебиение, потоотделение и головокружение
- оппозиционно-вызывающее расстройство (ODD) — это определяется негативным и деструктивным поведением, особенно по отношению к авторитетным фигурам, таким как родители и учителя
- расстройство поведения — это часто включает в себя склонность к крайне антиобщественному поведению, например кражи, драки, вандализм и причинение вреда людям или животным
- депрессия
- проблемы со сном — затруднение засыпания ночью и нерегулярный режим сна
- расстройство аутистического спектра ( РАС) — это влияет на социальное взаимодействие, общение, интересы и поведение
- эпилепсия — состояние, поражающее мозг и вызывающее повторяющиеся припадки или припадки
- Синдром Туретта — состояние нервной системы, характеризующееся сочетанием непроизвольных шумов и движений (тики)
- трудности в обучении — например, дислексия
Симптомы у взрослых
У взрослых симптомы СДВГ определить труднее.Во многом это связано с отсутствием исследований взрослых с СДВГ.
Поскольку СДВГ является нарушением развития, считается, что он не может развиться у взрослых, если впервые не проявится в детстве.
Но известно, что симптомы СДВГ часто сохраняются с детства до подросткового возраста, а затем и в зрелом возрасте.
Любые дополнительные проблемы или состояния, с которыми сталкиваются дети с СДВГ, такие как депрессия или дислексия, также могут сохраняться во взрослой жизни.
К 25 годам примерно у 15% людей с диагнозом СДВГ в детском возрасте все еще сохраняется полный спектр симптомов, а у 65% все еще есть некоторые симптомы, влияющие на их повседневную жизнь.
Симптомы у детей и подростков иногда также распространяются на взрослых с возможным СДВГ.
Но некоторые специалисты говорят, что то, как невнимательность, гиперактивность и импульсивность влияют на взрослых, может сильно отличаться от того, как они влияют на детей.
Например, у взрослых гиперактивность имеет тенденцию к снижению, а невнимательность — к ухудшению по мере того, как возрастает давление взрослой жизни.
Симптомы СДВГ у взрослых также гораздо более тонкие, чем у детей.
Некоторые специалисты предложили в качестве списка симптомов, связанных с СДВГ у взрослых, следующее:
- небрежность и невнимание к деталям
- постоянное начало новых задач до завершения старых
- плохие организационные навыки
- неспособность сосредоточиться или расставляйте приоритеты
- постоянно терять или терять вещи
- забывчивость
- беспокойство и нервозность
- трудности с сохранением тишины и разговоры вне очереди
- выпадение ответов и частое прерывание других
- перепады настроения, раздражительность и вспыльчивость
- неспособность к справляться со стрессом
- крайнее нетерпение
- рисковать во время деятельности, часто практически не заботясь о личной безопасности или безопасности других — например, опасное вождение
Связанные состояния у взрослых с СДВГ
Как и СДВГ у детей и подростков, СДВГ у взрослых может возникать наряду с несколькими связанными проблемами или состояниями.
Одно из самых распространенных — депрессия. Другие состояния, которые могут быть у взрослых наряду с СДВГ, включают:
- расстройства личности — состояния, при которых человек значительно отличается от обычного человека с точки зрения того, как он думает, воспринимает, чувствует или относится к другим
- биполярное расстройство — состояние, влияющее на ваше настроение, которое может колебаться от одной крайности к другой
- обсессивно-компульсивное расстройство (ОКР) — состояние, вызывающее навязчивые мысли и компульсивное поведение
Поведенческие проблемы, связанные с СДВГ, также могут вызывать такие проблемы, как трудности в отношениях и социальном взаимодействии.
Последняя проверка страницы: 30 мая 2018 г.
Срок следующего рассмотрения: 30 мая 2021 г.
.
Приведенные стопы у детей последствия: Ребенок заворачивает стопу внутрь или наружу при ходьбе
Вальгусная деформация стопы у детей: причины и лечение
Вальгусная деформация стопы – это патологическое изменение опорно-двигательного аппарата, при котором высота свода стопы уменьшается, а ось нижних конечностей смещается. Дефект может быть врожденным или развиваться в детском возрасте, приводя к плоскостопию, нарушению осанки и другим проблемам со здоровьем. Как правило, корректируется консервативно, в ходе длительной терапии с выполнением зарядки, массажей, физиопроцедур. При регулярной работе над деформацией можно добиться правильной постановки ноги и уверенной походки.
Плоско-вальгусная деформация стоп у детей – симптоматика
Данный дефект ног можно распознать по следующим внешним признакам:
- стопа завалена на внутреннее ребро, ребенок опирается на внутреннюю часть стопы,
- пятка и пальцы развернуты наружу,
- средняя часть стопы плоская или заметно опущена,
- при сведении коленей ноги приобретают иксобразную форму, голени не сходятся вместе, между ними остается расстояние примерно 4-5 см,
- неуверенная, неуклюжая походка, ребенок часто запинается, шаркает ногами,
- малыш быстро устает на прогулках.

Как выглядит вальгусная деформация стопы у детей, изображено на фото
Когда может проявиться дефект?
Свод стопы начинает формироваться с того момента, когда малыш пытается делать первые шаги. Для грудничков плоская стопа считается нормой. Самостоятельно принимая вертикальное положение, дети развивают опорно-двигательный аппарат, «приучают» его к новым функциям. Кости и связки начинают испытывать нагрузки, стопа укрепляется и принимает правильную анатомическую форму. Обычно это происходит до 1,5 лет. Если к этому возрасту своды остаются плоскими, нет сформированного изгиба, медики определяют это как вальгусную деформацию стопы.
Как правило, нарушения выявляются на медосмотрах, но если родители самостоятельно заметили вышеперечисленные признаки, нужно сразу же обратиться к ортопеду. Если начать корректировку как можно раньше, восстановление происходит быстрее и без серьезных последствий. В большинстве случаев к 5 годам голеностоп выравнивается, но если проблема остается не решенной, может потребоваться более серьезное лечение. Среди последствий вальгусной деформации – нарушения в суставах (коленных, тазобедренных), искривление позвоночника, деформация позвонков и остеохондроз.
Среди последствий вальгусной деформации – нарушения в суставах (коленных, тазобедренных), искривление позвоночника, деформация позвонков и остеохондроз.
В большинстве ситуаций эффективно помогает консервативное лечение, запущенные случаи можно исправить только хирургически.
Причины деформации
Неправильное развитие стопы может обуславливаться врожденными патологиями или носить приобретенный характер. Одна из наиболее частых причин вальгусной деформации стопы у детей – чрезмерные нагрузки на опорно-двигательный аппарата ребенка, который еще к этому не готов. Именно поэтому родителям не стоит слишком рано ставить малыша на ножки, обучая его самостоятельной ходьбе. Чтобы стопа не деформировалась, суставы и связки должны окрепнуть: детский организм готов к первым шагам (как правило) с 10 месяцев.
Врожденные причины связаны с наследственностью, генетической предрасположенностью или особенностями внутриутробного развития. Как правило, этот дефект врачи могут заметить у новорожденных в первые месяцы жизни. Проявлениями генетических дефектов стопы являются так называемая стопа-качалка (средняя часть свода прогибается вниз) или «вертикальный таран» (тыльный вывих предплюсны). Подобные случаи можно вылечить хирургически.
Проявлениями генетических дефектов стопы являются так называемая стопа-качалка (средняя часть свода прогибается вниз) или «вертикальный таран» (тыльный вывих предплюсны). Подобные случаи можно вылечить хирургически.
Также к факторам, которые приводят к возникновению деформации, относятся:
- недоразвитие связок и сухожилий,
- миодистрофия Дюшенна,
- мышечная гипотония,
- гипотериоз,
- сахарный диабет,
- рахит,
- недостаточная масса тела (гипотрофия) или избыточный вес,
- дисплазия суставов,
- сколиоз,
- недоношенность,
- детский церебральный паралич,
- полиневропатия,
- врожденный вывих бедра,
- длительное пребывание в гипсе,
- осложнение после инфекционных заболеваний,
- неправильная обувь.
Стадии плоско-вальгусной деформации
Если сустав не лечить, заболевание будет постепенно прогрессировать. Определяют четыре степени деформации:
- Первая: легкая форма, при которой отклонение от оси не превышает 15 градусов.
 Такие нарушения можно исправить регулярной ноской ортопедической обуви со специальными стельками.
Такие нарушения можно исправить регулярной ноской ортопедической обуви со специальными стельками. - Вторая: угол достигает 20 градусов. Проводится консервативная терапия.
- Третья: сустав отклонен внутрь на угол до 25 градусов, требуется продолжительное комплексное лечение.
- Четвертая: самая тяжелая форма, когда деформация достигает 30 градусов. В таких случаях при неэффективности консервативных методов, прибегают к операции.
Диагностика
Если у врача возникают подозрения на плоско-вальгусную деформацию стопы, для подтверждения диагноза он может назначить ряд исследований:
- ультразвук суставов,
- рентгенографию (обычно делается в трех проекциях),
- плантографию (отпечаток ступни),
- подометрию.
УЗИ
С помощью высокочастотных импульсов аппарата, врач может обследовать голеностопный сустав, кости голени и пальцев, а также определить состояние мышечной ткани и связок.
Рентген
Эффективный метод обследования, который помогает выявить нарушения в положении суставов и деформации отдельных костей. В том числе, угол искривления голеностопа, высоту свода стопы, расположение ее частей относительно друг друга.
Плантография
Хорошо известная всем процедура, когда морфологические нарушения определяются по отпечатку стопы. След сканируется с помощью компьютера, что позволяет оценить степень плоскостопия и «заваливания» ступни.
Подометрия
Эта компьютерная процедура помогает вычислить распределение нагрузки на стопу, чтобы избежать дальнейшего развития деформации. Определив самые нагруженные области, врач может корректировать это с помощью обуви или физиопроцедур. Исследование обычно проводится в комплексе с ультразвуком суставов.
Вальгусная деформация стопы у детей: лечение
Деформация стопы чаще всего приводит к плоскостопию, деформации нижних конечностей, чрезмерной нагрузке на позвоночник и его искривлению. Лечение плоско-вальгусной стопы у детей направлено на восстановление правильной формы и работы суставов. Это достигается комплексной терапией, в которую входят:
Лечение плоско-вальгусной стопы у детей направлено на восстановление правильной формы и работы суставов. Это достигается комплексной терапией, в которую входят:
- физиопроцедуры (электрофорез, парафин, «магнит», электростимуляция),
- курсы массажа для укрепления мышц и связок, улучшения кровообращения,
- ванночки для ног,
- комплекс ежедневных упражнений и гимнастики для ног,
- возможно назначение препаратов с кальцием,
- регулярное ношение ортопедической обуви (до 6-8 часов в день).
Лечебные ванночки и плавание
Плавание – это эффективное укрепление мышечного каркаса и развитие опорно-двигательного аппарата, в том числе оно способствует укреплению связок и правильному формированию скелета. Если возможности регулярно посещать бассейн нет, врач может расписать комплекс упражнений для зарядки в ванной. Раз в неделю малышам полезно принимать хвойно-солевую ванну, которая приводит в норму мышечный тонус, усиливает питание тканей и укрепляет иммунитет.
Лечебный массаж
Одна из главных процедур в лечении плоско-вальгусной стопы – это массаж. Его назначают для восстановления мышечного тонуса, для укрепления и развития суставов и связок, улучшения кровообращения и питания тканей, общего укрепления организма.
Как проводится медицинский массаж
- Процедуру начинают с общего массажа тела: мышцы подготавливают поглаживанием и растиранием, легкими постукиваниями, аккуратной разработкой суставов. Сначала работают с конечностями, затем переходят на бока, поглаживая область ребер, массируют животик по часовой стрелке. Особенное внимание уделяется ножкам: выполняют круговые движения в коленных и тазобедренных суставах, голеностопе. Перевернув ребенка на живот, аналогично работают со спиной.
- Вторая часть процедуры посвящена массажу ступней, который тонизирует мышцы и разгоняет кровь, активирует насыщение тканей кислородом. Как и любой массаж, начинают с легких поглаживаний стопы, делая акцент на мышцах около большого пальца и суставах всех пальчиков.
 Поочередно разминается каждый участок ступни легкими надавливаниями. Уплощенный свод с внутренней стороны прорабатывается активнее всего через поглаживания, легкие растирания и поколачивания.
Поочередно разминается каждый участок ступни легкими надавливаниями. Уплощенный свод с внутренней стороны прорабатывается активнее всего через поглаживания, легкие растирания и поколачивания.
Массаж стоп рекомендуется делать два раза в сутки: в утренние часы после пробуждения и вечером после ванных процедур.
Физиолечение
В комплексной терапии вальгусной деформации стоп у детей проводятся физиопроцедуры. Врачи назначают их для активации обменных процессов в тканях и усиления препаратов. Наиболее эффективными на сегодняшний день считаются:
- Парафинотерапия. Теплые восковые компрессы накладываются на стопу и голеностоп, разогревают ткани, улучшают кровообращение. Эта процедура может проходить в поликлинике или домашних условиях.
- «Магнит». Как правило, проводится с использованием определенных препаратов, которые под воздействием магнитных полей активнее и проникают в ткани и имеют более выраженный эффект.
 Таким образом проводится лечение связок, мышц и суставов. Среднее время воздействия – до 20 минут.
Таким образом проводится лечение связок, мышц и суставов. Среднее время воздействия – до 20 минут. - Электрофорез. Также назначается вместе с медикаментами. С помощью тока определенной частоты и мощности активные лекарственные вещества проникают непосредственно в пораженную область. Препарат в виде раствора наносится на салфетку, которая прикладывается к стопе, и подключаются электроды. Время воздействия – до 10 минут.
ЛФК
Залог успеха в исправлении плоско-вальгусной стопы и профилактики ее развития – это регулярность занятий и восстановительных процедур. Обязательная часть терапии – лечебная гимнастика, которая включает комплекс простых упражнений:
- сгибание и разгибание пальцев ног,
- вращение голеностопного сустава против часовой стрелки и по направлению ее движения,
- перекаты с носочка на пятку,
- вытягивание вверх, стоя на мысках,
- захваты пальцами ног различных предметов,
- сведение и разведение пяток и носков,
- перекаты стопой небольших шариков.

Каждое упражнение выполняется от 30 секунд до 2 минут, можно делать перерывы. Также полезно ходить по ортопедическим коврикам, делать на них перекаты с пятки на носок. Продемонстрировать правильное выполнение может специалист ЛФК в поликлинике.
Ортопедическая обувь
Вылечить вальгусную стопу помогает ношение специальной обуви с супинатором, ортопедической стелькой, высоким жестким задником и надежной фиксацией голеностопа. Ее подбирают по назначению врача и по индивидуальным параметрам деформации. Нога, зафиксированная в правильном положении, постепенно привыкает к нему, мышцы и связки «запоминают» положение, и искривление постепенно нивелируется.
При этом время носки также определяет врач – постоянное нахождение ноги в одном состоянии может привести к нарушению кровотока.
Требования к ортопедической обуви
- каблук, который на внутренней стороне стопы длиннее, чем на внешней,
- жесткий задник и боковые части, которые хорошо фиксируют голеностоп и таранную кость,
- регулируемые застежки (желательно на липучках),
- изготовление из натуральной кожи, которая дышит и подстраивается под анатомические особенности,
- гладкая стелька с утолщением в зоне свода,
- мягкий, удобный кант.

Гипсование
Этот метод исправления голеностопа применяется при тяжелых нарушениях или при отсутствии эффекта от терапевтических процедур. Проводится в несколько этапов врачом ортопедом с помощью наложения гипсовых повязок на сустав и ступню для его фиксации. Сначала закрепляется положение с легкой коррекцией искривления. Пальцы остаются свободными, чтобы отслеживать кровообращение в конечности. Через неделю гипсовый фиксатор удаляется, врач закрепляет результат вручную и снова накладывает повязку с большей степенью коррекции. Процедуру повторяют до максимального восстановления правильной формы.
Исправление через операцию
Хирургическая коррекция проводится редко – в тяжелых случаях или когда консервативное лечение не дает результата (не более 7% случаев требует вмешательства). Как правило, проблема решается с помощью:
- артродеза (обездвиживание) таранно-ладьевидного сустава (отвечает за сгибание и разгибание стопы),
- внешнего аппарата, фиксирующего стопу,
- пересадки сухожилий на внутреннюю зону стопы +удлинения «ахилла».

Профилактика искривления
Соблюдать профилактические меры всегда проще, чем лечиться. Чтобы избежать деформации ног, врачи рекомендуют:
- проводить регулярную общеукрепляющую гимнастику,
- придерживаться сбалансированного меню,
- применять профилактические дозы витамина D, рассчитанные педиатром,
- принимать витаминные комплексы для баланса микроэлементов в организме,
- проводить закаливание,
- соблюдать режим дня, полноценно отдыхать,
- носить правильную обувь (из качественных материалов, с ортопедической стелькой, жесткой пяткой и хорошей фиксацией стопы),
- наблюдаться у педиатра и ортопеда для своевременного выявления патологии и назначения грамотного лечения,
- исключить до 8-10 месяцев высокие нагрузки на нижние конечности, не ставить на ножки грудничков.
Родителям важно помнить: плоско-вальгусную стопу нужно лечить, ведь этот дефект может привести не только к общим нарушениям в организме, но и инвалидности.
Загрузка…
Как вылечить приведенные стопы
Вальгусное деформирование ступни представляет собой заболевание, при котором свод стопы уплощается с заваливанием ее внутрь. Диагноз вальгус пятки ставят, опираясь на визуальный осмотр, после прохождения плантографии, рентгена и подометрии.
Терапия на этапе развития вальгуса пяток консервативная, заключается в выполнении физиотерапевтических манипуляций и хождение в ортопедических туфлях. Если искривление пятки выраженное, то требуется оперативное решение проблемы.
Вальгусная деформация
Вальгусное деформирование пяток характеризуется деформированием оси, происходит опущение среднего отдела стопы, развертывание пятки к наружной стороне и опущение внутреннего края пяточки.
В зоне голеностопа и ступней формируется искривление Х-образной формы, фиксируется опора пятки о поверхность своим внутренним краем. В стоячей позе, соединив вместе прямые конечности, пятки будут размещаться друг от друга на 4 см и больше.
В стоячей позе, соединив вместе прямые конечности, пятки будут размещаться друг от друга на 4 см и больше.
Развитие патологии обычно наблюдается у детей в младшем возрасте. Взрослое поколение также может столкнуться с искажением пятки за счет обострения плоскостопия, влияния разных причин травматического и нетравматического течения.
Варусная деформация
При варусной ступне наблюдается искривленность оси и ее свода. Вместе с деформацией происходит неравномерное распределение давления, главный упор приходится на внешний бок.
Визуально видно, что голени приобретают О-образный вид, суставы колена не совмещаются, пятки смотрят вовнутрь, с поднятием края стопы вверх.
Первоначальное развитие варусной болезни проявляется некомфортными ощущениями при хождении в привычных туфлях, затем развиваются боли.
Через время больной сталкивается:
- С нарушением функциональности переднего отдела стопы.
- Сближением и сгибанием пальцев, что ведет к затруднительному току крови и нервной непроводимости.

В период передвижения,расположение ступней при варусной патологии, похоже как при косолапости. Поэтому нередко эти заболевания путают.
Однако эти отклонения имеют различную природу:
- Косолапость – дефект врожденного происхождения.
- Варусная пятка – приобретенное нарушение.
В ходе формирования варусная пятка проявляется сдавливанием внутреннего мениска, что ведет к нарушению величины суставной щели. Внутренний ее участок становится меньше, а внешний растет.
При подобной варусной искривленности просматриваются и в мыщелке костей бедер, являясь фактором растягивания мышц ног, которые поддерживают колени.
При неверном размещении давления фиксируется состояние, в ходе которого имеются нарушения в позвоночном столбе, суставах таза и бедра.
Появление варусной болезни пятки приносит много серьезных проблем:
- Конечности быстро устают.
- Отсутствует возможность бегать, длительно сидеть.
- При носке туфлей возникает боль, припухлость.

- Изменяется походка – косолапие, стаптывание каблуков с внешнего бока.
Причины развития деформации
У детей наличие варусной деформация пяток встречается редко и не часто проходит как самостоятельное проявление. Наиболее частыми факторами выделяют расхождения в обменных процессах либо системные болезни костной, мышечной, нервной структур.
К основным причинам варусной и вальгусной пятки относят:
- Врожденное заболевание
- Нехватка витамина D, рахит. Нередко проявляется у маленьких детей, что ведет к многочисленным порокам формирования костно-мышечной системы – деформация осанки.
- ДЦП
- Диабетическая патология
- Изменение обмена веществ
- Травмирование стоп
- Неправильное распределение нагрузки на ступни, хождение в неудобной обуви.
Искривление варусной ступни не появляется одномоментно. Через время искривленность видна по обуви, возникают боли при передвижении.
Достаточно тяжелый вид варусной болезни – конская стопа. Косолапость возникает при вывороте переднего участка стопы и опущение ее наружного бока, что сложно поддается исправлению.
Косолапость возникает при вывороте переднего участка стопы и опущение ее наружного бока, что сложно поддается исправлению.
Возникновение вальгусных пяток у взрослых наблюдается при вынашивании ребенка, стремительном наборе массы при уже имеющемся плоскостопии. При травматизации скелета, парализации, искаженная пятка образовывается и без ранее имевшегося плоскостопия.
Стадии плоско вальгусной деформации
Терапия вальгусной (варусной) патологии пяток назначается после выявления стадии деформирования стоп.
- Легкий тип – осевой купол в высоту 15-20 мм, у пятки угол наклона около 15 градусов, а высоты – 140 градусов, передняя зона отдалена на 8-10 градусов, а задняя принимает искаженную позицию до 10.
- Средний – свод в высоту 10 мм, угол уклона 0-5 градусов, а высоты 150-160 градусов. Задняя зона пятки принимает вальгусное расположение, у передней части просматривается его отклонение до 15 градусов.
- Тяжелый – купол имеет высоту 0-5 мм, ступня с углом наклона 0-5 градусов, и высотой 160-180 градусов.
 Передняя часть отведена, а задняя имеет искаженное положение больше чем на 20 градусов. Ощущение бесконечных болей в зоне сустава Шопара. Искривление невозможно исправить при помощи консервативной корректировки.
Передняя часть отведена, а задняя имеет искаженное положение больше чем на 20 градусов. Ощущение бесконечных болей в зоне сустава Шопара. Искривление невозможно исправить при помощи консервативной корректировки.
Чем раньше выявить развитие варусной болезни, тем большая вероятность преодоления патологии без оперативного лечения.
Но выявить заболевание пяток до формирования запущенного этапа непросто.
Наиболее очевидные признаки вальгусной деформации пятки:
- На первоначальном этапе появляется дискомфорт при хождении в ранее используемой обуви.
- Возникают явные болевые ощущения в зоне пяток (остро при плоско деформированном типе).
- Частое появление болевых мозолей.
- Большие размеры приобретает сустав большого пальца.
- Наблюдается выворачивание пальца внутрь.
- Поздняя стадия проявляется нахождением большого пальца на остальные.
- Иногда дополняется плоскостопие.
- Формируется артроз плюснефаланговых суставов.

Первоначальный и второй этап плоско вальгусного искривления пяток лечат без хирургического вмешательства.
Вальгусная деформация стопы у взрослых
С патологией пяток чаще сталкиваются женщины, чем мужчины, коэффициент 8:2. Наличие поперечного плоскостопия связано с формированием слабости соединительной и костной ткани ступни.
Образование подобного типа плоскостопия возможно вследствие хождения в неудобных и тесных туфлях, обуви на шпильке, что ведет к неверному размещению давления на конечность. Вследствие этого деформируется передняя часть ступни, возникает артроз сустава большого пальца.
У взрослых кости пяток при варусной болезни искривляются из-за травм, которые привели к повреждению, смещению суставов. Дефект пятки у взрослого нередко образуется вследствие продолжительной неподвижности.
Варусное искривление голени не дает возможности полностью разогнуть колени и нередко стает фактором болезненного синдрома в зоне колена при сгибании.
Вальгусная деформация стопы у детей
Образование искаженных стоп у детей реально обнаружить в младшем возрасте, если сразу заметить признаки патологии.
Иногда до 3-х лет определяют плоскостопие, а в возрасте 6 лет, косточки встают в физиологическое положение. К этим годам у ребенка происходит формирование верного размещения костей.
Вальгусная пятка у ребенка с низким куполом, пальцевой и пяточный участок ступни отведены к наружи, а голеностопный сустав сдвинут внутрь. Искривление возможно как на одной стопе, так и 2-х одновременно.
У детей вальгусная пятка наследственного характера проявляется сдвигом ступни кверху на 5-20 градусов. Для ребенка самая тяжкая форма болезни считается стопа-качалка, характеризующаяся опусканием сводов и крутым выпадом пяток.
В качестве приобретенного варианта заболевания основу искривлений формирует ослабленность сухожилий, связок и мышц.
Зачастую дети сталкиваются с болезнью пяток, в следствие:
- Недоношенности
- Наследственного приобретения
- Постоянных воспалений и вирусных болезней
- Изменений соединительной ткани
- Дистрофии, гипотрофии мышц.

- Другие
При варусной пятке ребенок приобретает неуклюжую, неуверенную и шаркающую походку, у него болят конечности, позвоночник. На вечер пятка опухает, могут быть спазмы в голени. По обуви ребенка видно, что она стаптывается на внутренний бок подошвы.
Диагностика
Диагностические мероприятия варусной патологии пятки начинаются с осмотра. Благодаря осмотру специалист определяет факторы появления болезни, степень образования деформации.
Ортопедом учитывается наследственный фактор (семейный анамнез), общие симптомы, особенность искривленности, возраст больного и состояние организма. Затем прописывают ряд манипуляций.
Рентген
Благодаря результатам рентгенографии зачастую можно тщательно исследовать кости, связки формирующие стопу, суставы, что позволяет поставить правильный диагноз. Изучив изображение, будет сделано заключение о присутствии врожденного или приобретенного заболевания стопы.
Процедура помогает выявить привлечение болезненных проявлений, сопутствующие заболевания – диабет, артрит.
Рентген варусной болезни пятки проводят в 3-х проекциях, так удается рассмотреть изменения расположения стоп относительно друг друга.
Снимок рентгена не всегда может быть информативен, а особенно, когда его проводят маленьким пациентам. У них до конца не сформированы кости ступни, их часть образована хрящевой тканью, не просматривающаяся при такой диагностике.
Узи
Чтобы уточнить диагноз в ряде случаев могут назначить ультразвуковое исследование. Используя метод Узи, проверяют систему кровообращения в стопе.
Если брать во внимание детей, то обнаружение врожденной варусной патологии с помощью Узи возможно еще в период развития внутри утробы, на 19 неделе.
Плантография
Данная методика позволяет выявить плоскостопие. Смысл способа заключается в том, что снимается плантограмма – след подошвы. Чтобы получить отпечаток, применяют плантограф.
Диагностика варусной пятки устанавливает морфологические размеры ступни и, опираясь на рассчитанные специальные показатели, выявить присутствие и стадию плоскостопия продольного, поперечного типа.
Основываясь на извлеченные отпечатки, возможно изготовление личных ортопедических стелек.
Подометрия
Метод подометрии предусматривает вычисление подометрического индекса. Измеряется длина, высота стопы. Потом высота умножается на 100 и делится на длину. Нормальный показатель 29-31.
Когда полученная цифра стоит между 27-29, то говорят об имении плоскостопия. Показатель меньше 25 указывает на выраженное течение плоскостопия.
Лечение вальгусной деформации стопы
Методики терапии варусной болезни пятки выбираются в индивидуальном порядке. Учитываются стадия патологии, возраст и самочувствие больного.
Если присутствующая искривленность не стала фактором тяжелых проявлений, то назначают меры профилактики – курс массажа, рациональное питание.
При обнаружении сложных нарушений лечение комплексное, с назначением разных терапевтических мер.
Часто обращение пациентов фиксируется при ярко выраженных признаках искажения пятки.
Лечение тяжелых случаев болезни провести нереально, поэтому нужна операция, чтобы ее устранить.
Исправление через операцию
Когда комплексное лечение не принесло эффекта либо при позднем обнаружении варусной патологии, назначают операцию. Также хирургический путь решения проблемы возможен в серьезных ситуациях, когда искажения существенные и их невозможно исключить привычными способами.
Устранение варусной деформации происходит путем остеотомии. Процедура проходит с выполнением разрезов в костях голени, с установлением конструкции Илизарова.
Аппараты подбирают в каждом конкретном случае. Лечение продолжительное, может затянуться на месяцы.
ВРАЧИ РЕКОМЕНДУЮТ!
Эффективное средство от вальгусной деформации и “косточек” на стопах. Восстанавливает их анатомически правильную форму. При длительном использовании устраняет поперечное плоскостопие. Узнать Больше..
Исходя из специфичности деформирования, осуществляется мгновенная (голень выстраивается в необходимую позицию) или постепенное завершение искривления (раскручивание гаек постепенное, с корректировкой взаимного размещения элементов).
После оперативного лечения назначают ЛФК, физиотерапию. Чаще всего корректировка формы ног длится до 2-х месяцев.
При вальгусном искажении пяток операция осуществляется в редких ситуациях, когда врожденная таранная кость размещена вертикально либо короткое ахиллово сухожилие.
Взрослым, исходя из формы и стадии плоскостопия, проводят удаление таранно-пяточного сустава, трансплантацию сухожилия.
Физиолечение
Чтобы облегчить боли у взрослых и предупредить возникновение разных осложнений у детей поможет физиотерапия.
- Воздушные ванны
- Примочки
- Использование холода и тепла
- Иглоукалывание
- Механическое влияние
- Воздействие электротоком
- Лечение грязями
Благодаря физиотерапии можно достичь большей эффективности при лечении варусной стопы. При плоскостопии часто прописывают процедуры электрофореза.
Гипсование
Детально изучив физиологию и биомеханику стопы, может быть назначено гипсование. Зачастую полная корректировка пятки наблюдается после 6 гипсований. Полный курс лечения занимает 4-8 недель.
Когда курс окончен, нужно носить ортопедические фиксатор – брейс, который растягивает мышцы, предотвращая рецидивы.
Лечебные ванночки и плавание
Ванночки полезны для поднятия активности связок с мышцами при варусной патологии пятки. Для ванны нужно взять 1/3 стакана морской соли, 10 литров воды. Погрузиться в воду на 15 минут до пояса.
Манипуляция выполняется через сутки на протяжении месяца. Лечебные процедуры повторяются каждые 4 месяца.
Принимать такую ванну полностью запрещено.
Действенно также плавание, которое благотворным образом воздействует на кости, суставы с мышцами при варусной позиции пятки.
Лечебный массаж
Массажная манипуляция способствует улучшению обращения крови, активизирует тканевое питание, отчего возрастает мышечная активность.
Массаж ребенку подбирает специалист.
Главный акцент делается на мышцы голени, сгибатели и разгибатели стоп. Лечебные процедуры можно проходить у массажиста либо дома после консультации.
Рекомендуют пользоваться массажными ковриками, оказывающие аналогичное воздействие при имении варусной болезни пятки.
Ортопедическая обувь
При искривленности пяток требуется применение ортопедических туфлей, которые удерживают конечность в правильной позиции.
У них имеется:
- Устойчивый каблук, поддерживающий супинатор.
- Высокий жесткий задник, голенище.
Применение специальных стелек при варусной патологии пятки – это альтернатива, если нет возможности покупать лечебную обувь.
Профилактика искривления
Чтобы избежать появления варусной искривленности ступни потребуется:
- Осматриваться у врача 2 раза в год
- Ходить в специальной обуви
- Рационально питаться
- Придерживаться здорового образа жизни
- Своевременно лечиться
Для предупреждения рахита у детей требуется прием витамина D, микроэлементов.
Когда болезнь запущена, могут возникнуть тяжелые последствия.
Из возможных осложнений выделяют:
- Нарушена походка
- Затруднена ходьба
- Боль при передвижении
- Плоскостопие
- Отечность
- Воспаления
- Инвалидность
- Другое
Ранняя профилактика и диагностирование варусной искривленности способствуют повышению шансов на успех. Не стоит игнорировать лечение, это может привести к серьезным ортопедическим проблемам.
Техника массажа для детей при вальгусной деформации стопы в домашних условиях
??Массаж при вальгусной деформации стопы у детей в домашних условиях ??
Патология развития ступней встречается почти у половины детей в возрасте до 5 лет. Причин развития деформации несколько, и они могут быть как травматического характера, так и последствием неправильного роста, болезней. А чтобы предупредить боль и нарушение подвижности конечности, лечить патологию нужно начинать сразу после подтверждения диагноза. Обязательным условием эффективного лечения является проведение массажных сеансов.
Что такое вальгусная деформация
Вальгусной стопой называют состояние, когда при плотном сжатии и выпрямлении коленей внутреннее расстояние между лодыжками превышает 4-5 см. Различают два типа патологии стопы: если пятки и пальцы разведены в стороны, а свод стопы завален внутрь, то это Х-образное нарушение. Более распространен второй тип: плоско-вальгусная деформация, при которой высота свода стопы снижается.
Медики выделяют 3 степени вальгусной деформации стопы. Для легкой степени высота продольного свода составляет от 1,5 до 2 см, при средней — до 1 см, при тяжелой — менее 0,5 см. В нормальном состоянии высота равна 3-4 см.
Поскольку стопа является основой и несет повышенную нагрузку ее искривление влечет за собой деформацию коленных и голеностопных суставов, таза, позвоночника. Нарушение осанки приводит к быстрому развитию артроза и остеохондроза.
При варусной деформации ног происходит О-образное искривление, когда колени не выпрямляются полностью и не могут быть сведены вместе. Отличается от вальгусного нарушения тем, что стопа смещается внутрь и развивается искривление икроножного сегмента. Причины и лечения патологий одинаковы.
Причины патологии
Все причины болезни делятся на 2 группы: врожденные и приобретенные. Врожденную патологию диагностируют в первые месяцы жизни. Приобретенное заболевание развивается на фоне:
- нарушения работы сухожильно-связочного аппарата;
- отклонениями в развитии опорно-двигательного аппарата;
- мышечной гипотонии;
- рахита;
- детского церебрального паралича, полиомиелита;
- ожирения;
- долгого восстановления после травм;
- дисплазии;
- эндокринных заболеваний;
- неправильно подобранной обуви;
- ограниченности движений.
Выявить приобретенную патологию можно только к окончанию первого года, когда малыши начинают ходить, наступая на внешний край стопы. Со временем это приводит к искривлению ножек и болевым ощущениям, быстрой усталости. Первичный диагноз ставится педиатром и подтверждается детским ортопедом после проведения подометрии, рентгена, компьютерной плантографии.
Лечение плосковальгусной стопы
Обычно плоские стопы начинают лечить, когда они причиняют боль и беспокойство, и становятся тугоподвижными. Цель лечения вальгусной стопы у ребенка — восстановление нормальной формы, функциональности, укрепление мышечного корсета и связок.
При врожденной патологии используют гипсовые повязки. Их подбирает ортопед в зависимости от типа нарушения и фактических отклонений от нормы. На раннем этапе приобретенной патологии врачи назначают:
- ванны для ног;
- массаж при вальгусе для улучшения кровообращения и подвижности;
- грязевые и иные аппликации;
- электрофорез;
- магнитотерапию;
- электростимуляцию;
- акупунктуру;
- лечебную физкультуру и плавание;
- ортопедическую обувь.
Хирургическое лечение от вальгусной деформации назначают редко, однако, есть несколько видов операций:
- Грайса, состоящая в выравнивании плоскостопия и укреплении свода стопы;
- Доббса, состоящая в исправлении положения костей суставов;
- мягкотканые и артродезирующие.
После операций обязательным является восстанавливающий массажный курс, лечебная физкультура, акупунктура и плавание. Для правильного развития в дальнейшем необходимо подбирать удобную обувь, много двигаться и правильно питаться.
Лечебная физкультура
Комплекс лечебной физкультуры при вальгусной стопе у ребенка состоит из упражнений, которые можно выполнять и для профилактики патологии у взрослого или малыша. Первая часть комплекс выполняется из положения сидя. Удобнее использовать невысокий стул с твердым сидением. Начинают с перекатывания мячика или массажного шарика с шипами правой и левой ногой. Затем на полу раскладывают кусочки ткани или мелкие предметы, которые ребенок должен собрать пальцами ног. После чего перекатывают деревянную скалку или жердь поверхностью стопы.
Из положения стоя выполняют:
- ходьба на месте на пятках и мысочках;
- ходьба по гимнастической палке;
- ходьба елочкой на внешней и внутренней стороне стопы по рельефной поверхности;
- приседание и ходьба на корточках.
Завершающие упражнения проводят из положения лежа:
- малыш совершает движения, имитирующие езду на велосипеде. Ножками нужно упираться в ладони мамы;
- согнуть ноги в коленных суставах, пятки свести вместе. Одной рукой придерживать стопы. Ребенок приподнимает таз так, чтобы под ним можно было поставить кулак;
- ребенок держится за руки мамы, и приподнимает и опускает корпус.
Упражнения совершают сначала лежа на спине, затем — на животе. Для повышения нагрузки на ноги можно установить дома шведскую стенку, часто ходить по лестницам или переступать через лежащие на полу палочки.
Комаровский о деформации стоп
По мнению доктора Комаровского, частой причиной появления вальгусной деформации является хождение по ровной поверхности, а не тесная обувь. Обувь лишь корректирует постав, а ходьба по плоскому ступнями не требует напряжения мышц.
Можно ходить босиком по траве и песку, гальке, по воде. Дома активно использовать массажный коврик для ног и укреплять опорно-двигательный аппарат гимнастикой и бегом, во время которого задействуются все мышцы стопы.
Доктор Комаровский полагает, что полностью излечить врожденную форму нельзя, но скорректировать — можно. К хирургическому вмешательству доктор советует прибегать только в сложных случаях, а основным методом лечения считает:
- массаж стоп;
- изготовленную по индивидуальным меркам обувь;
- физическую активность.
При вальгусной стопе детям обязательно назначают лечебные упражнения, направленные на повороты, сгибание и вращение ступни. Также при ежедневной терапии выполняется массаж для улучшения движения биологических жидкостей и повышения подвижности.
Польза и важность массажа
Массаж при плосковальгусной стопе у детей в домашних условиях — это основное средство лечения патологии. Регулярные сеансы помогают:
- снизить напряжение в мышцах и повысить их тонус;
- активировать лимфоток и кровоток;
- уменьшить болевые ощущения;
- нормализовать форму стопы.
Массирование плоскостопия приводит к возобновлению рессорной функции стопы. Массаж при вальгусной деформации стопы у детей также направлен на укрепление связок, не задействованных во время ходьбы. Процедуры назначают при вальгусе стоп детей 1 и 2 степени.
Сеанс проводят либо терапевты, либо родители после прохождения небольшого обучающего курса. Для правильности выполнения процедур необходимо придерживаться простых рекомендаций:
- сеансы массажа проводят ежедневно;
- продолжительность первых процедур не превышает 10 минут, и постепенно доходит до 20 минут;
- недопустимо появление болевых ощущений;
- курс проводят по схеме: 12-14 процедур, перерыв на 3-4 недели, повтор сеансов;
- при врожденной патологии массаж начинают проводить с двухмесячного возраста.
Одновременно необходимо следить за весом малыша и при склонности к лишнему весу следует обратиться к диетологу для подбора оптимального рациона. При регулярности массажных процедур на восстановление может уйти 1,5-2 года.
Массажная техника при вальгусной патологии
Массаж необходимо делать по утрам. Во время сеансов обычно используются основные классические приемы:
- похлопывания;
- растирание;
- разминание;
- поглаживание;
- вибрации.
Массаж начинают со спины: поглаживающими движениями проходят от поясницы к шее. Затем поглаживают боковую поверхность по направлению к подмышечным впадинам. Когда ребенок расслабился переходят к растиранию. Обычное растирание проводят подушечками пальцев, а пилящее движения — фалангами. После этого активно поглаживают всю поверхность спины. Пояснично-крестцовую область прорабатывают аналогично, однако, растирание проводят по обе стороны от позвоночника. На ягодицы воздействуют круговыми поглаживаниями, растираниями, разминаниями, похлопываниями и рубящими приемами.
Для работы с задней поверхностью важно положение ног: они должны лежать прямо и ровно, без напряжения. Начинают с поглаживания снизу вверх, затем — от подколенных впадин вверх и наружу. После этого ноги активно разминают, растирают, похлопывают и в завершение — мягко и глубоко поглаживают.
Затем переходят к наружной части икры: ее поглаживают, растирают и разминают. По внутренней поверхности икроножной мышцы проходят:
- поглаживаниями;
- потряхиваниями;
- растяжениями;
- растираниями;
- разминаниями;
- рублениями с похлопывающими вибрациями.
Сила воздействия должна соответствовать возрасту ребенка: малышам разрешено только мягкое воздействие. Стопы поглаживают и активно растирают. Разминания проводят с использованием щипцеобразных захватов.
Для заключительной части меняют положение: ребенок теперь должен лежать на животе. Валик подкладывают под колени. Поглаживаниями проходят всю переднюю поверхность ног. Для массирования бедра и голени вместе с поглаживаниями применяют растирание и разминание. Завершают процедуру мягким поглаживанием всей поверхности ног.
Массаж для взрослых
При вальгусной деформации стопы взрослого человека техника лечебного массажа определяется врачом-ортопедом. Однако есть несколько простых и общих рекомендаций как делать массаж при вальгусной патологии дома:
- начать массировать икроножные мышцы, затем — ахиллово сухожилие и голеностоп;
- разогреть растираниями всю ступню, включая пальцы и свод стопы;
- большим пальцем массировать подошву плавными и круговыми движениями;
- проработать разминаниями шишку у большого пальца;
- всю стопу пройти интенсивным прожимающим приемом;
- завершить глубокими поглаживаниями стопы, голеностопного сустава, мышц голени.
Эта техника доступна для самостоятельного использования, но полноценный сеанс массажа должен начинаться с проработки поясницы. Поэтому лучше прибегнуть к помощи родственников или массажиста.
Подбор ортопедической обуви
При выраженной вальгусной симптоматике малышам необходимо купить специальные стельки со супинаторами. Цель их использования — ограничение стопы от заваливания внутрь. Ортопедическую обувь всегда шьют на заказ. Ботинки должны иметь твердый каркас для надежной фиксации правильного положения стопы и пятки.
При выборе обувь необходимо придерживаться правил:
- ботинки не покупаются на вырост. Размер должен подходить ноге сейчас;
- малышу должно быть удобно в обуви;
- обязательно использование натуральных материалов;
- недопустимо наличие каблуков или острых мысов.
Эффективность ортопедической обуви объясняется специальной конструкцией: внутренняя сторона стельки выше, чем наружная. Это необходимо для удерживания и фиксирования стопы в правильном физиологическом положении.
Вальгусная деформация или изменение нормального положения стопы — это не приговор. Несмотря на сложность и длительность восстановления патологию можно вылечить. Результативность зависит от своевременности диагностирования, типа лечения и соблюдения всех предписаний врача. Важная часть лечения — массаж. Он направлен на снижение болевых ощущений, улучшение движения биологических жидкостей, укрепление мышечного корсета и повышение подвижности суставов и связок. Массажные сеансы можно проводить и дома: техника включает все основные классические приемы, а при проработке важно соблюдать последовательность движений. Научиться делать правильный массаж можно всего за несколько процедур. Чтобы усилить эффективность лечения необходимо приобрести для ребенка специальную ортопедическую обувь, следить за весом, заниматься физкультурой, много гулять и плавать.
Симптомы, упражнения, диагностика и лечение
У людей с плоскостопием, также известного как выпавшая дуга стопы, стопа либо отсутствует, либо очень низкая.
Когда человек стоит, под внутренней частью стопы обычно есть щель, так как свод стопы слегка приподнимается над землей.
Плоскостопие требует лечения только в том случае, если оно вызывает дискомфорт, указывает на основное заболевание или вызывает боль в других частях тела. Некоторые люди имеют очень низкую арку или вообще не испытывают никаких проблем.
Когда плоскостопие действительно вызывает симптомы, простые приспособления и упражнения могут помочь уменьшить дискомфорт.
Прочтите, чтобы узнать больше о причинах, симптомах и лечении плоскостопия.
Поделиться на PinterestПлоские ступни возникают, когда у человека очень низкий свод стопы или ее вовсе нет.
У людей с плоскостопием очень низкий свод стопы или ее отсутствие, что означает, что одна или обе стопы могут стоять на земле.
Человеческая ступня состоит из 33 суставов, которые скрепляют 26 различных костей.Он также имеет более 100 мышц, сухожилий и связок.
Арки обеспечивают упругость ступеньки и помогают распределить вес тела между ступнями и ногами. Строение арок определяет, как человек ходит. Арки должны быть прочными и гибкими, чтобы адаптироваться к нагрузкам и различным поверхностям.
При плоскостопии их ступни могут перекатываться во внутреннюю сторону, когда они стоят и ходят. Это называется гиперпронацией, и при этом ступни также могут указывать наружу.
Многие люди, страдающие плоскостопием, не имеют симптомов, но другие могут испытывать различные симптомы, которые обычно зависят от тяжести состояния.
Симптомы
Наиболее частым симптомом плоскостопия является боль в ступнях. Это может произойти в результате напряжения мышц и соединительных связок.
Ненормальные нагрузки на колени и бедра могут вызвать боль в этих суставах. Эти напряжения вероятны, если лодыжки повернуты внутрь.
Боль чаще всего поражает следующие части тела:
внутри лодыжки, наряду с возможным отеком
- свод стопы
- голень
- колено
- бедро
- нижняя часть спины
- голень
одна или обе ноги также могут ощущаться жесткими.
Плоскостопие также может вызывать неравномерное распределение веса тела. Это может привести к тому, что обувь изнашивается неравномерно или быстрее, чем обычно, особенно с одной стороны, что может привести к дальнейшим травмам.
Причины
Общие причины плоскостопия включают:
- генетические факторы, поскольку плоскостопие может передаваться от родителей к детям в генах
- слабые дуги, что означает, что дуга видна, когда человек сидит, но ступня уплощается. земля, когда они стоят
- травма стопы или лодыжки
- артрит или ревматоидный артрит
- повреждение, дисфункция или разрыв сухожилия задней большеберцовой кости
- нервная система или мышечные заболевания, такие как церебральный паралич, мышечная дистрофия или расщелина позвоночника
Еще одно заболевание, которое может вызвать плоскостопие — это коалиция предплюсны.Это заболевание приводит к необычному сращиванию костей стопы, что приводит к ригидности и плоскостопию.
Педиатры обычно диагностируют это заболевание в детстве.
Вероятность развития плоскостопия выше у людей, страдающих ожирением или диабетом. Плоскостопие также чаще встречается во время беременности.
Плоскостопие тоже может развиться с возрастом. Ежедневное использование стопы может привести к ослаблению сухожилия задней большеберцовой кости. Это сухожилие первичная структура поддержки свода стопы.
Сухожилие может воспаляться, что называется тендинитом, или разрываться после чрезмерного использования. Повреждение сухожилия может привести к сглаживанию свода стопы.
Плоскостопие также может возникать в результате порока развития, который возникает в детстве или развивается с возрастом или после беременности.
Поделиться на Pinterest Иногда может казаться, что у детей плоскостопие, когда дуга еще только формируется.
У детей и младенцев часто может быть плоскостопие.
На самом деле арка обычно присутствует, но все еще формируется.Со временем арка должна нормально развиться. Избыточный жир на стопе младенца может скрыть свод стопы.
Если в раннем детстве стопы кажутся плоскими, это не означает, что у человека всегда будет плоскостопие.
Однако, если у ребенка плоскостопие в результате неправильного развития костей или другого состояния, такого как расщелина позвоночника, врачу часто необходимо лечить основную причину.
Людям с плоскостопием, которые не испытывают боли или других симптомов, обычно не нужно обращаться к врачу.
Тем не менее, любой, у кого есть следующие симптомы, должен обратиться к врачу:
- плоскостопие, которое развилось недавно.
- боль в стопах, лодыжках или нижних конечностях.
- Симптомы, которые не улучшаются с помощью поддерживающей, хорошо подогнанной обуви.
- одна или обе ступни становятся более плоскими
- ощущается жесткость, жесткость, тяжесть и громоздкость ступней
Большинство квалифицированных медицинских работников могут диагностировать выпадение сводов стопы, осматривая ступни и наблюдая за человеком, когда он стоит и идет.
Врач осмотрит ступни спереди и сзади. Человеку может потребоваться встать на кончики пальцев ног, чтобы врач мог изучить форму и функцию каждой ступни.
Врач также изучит историю болезни человека. В некоторых случаях они могут заказать рентген, компьютерную томографию или МРТ.
Ортопед или физиотерапевт может порекомендовать определенные упражнения для лечения симптомов плоскостопия или предотвращения их развития.
Американская академия хирургов-ортопедов (AAOS) рекомендует следующие упражнения для улучшения силы и гибкости стоп и лодыжек, которые могут помочь облегчить симптомы.
Растяжение пяточного шнура
Плотное ахиллово сухожилие будет стимулировать движение стопы внутрь. Целью растяжения пяточного канатика является растяжение ахиллова сухожилия и задних икроножных мышц.
- Встаньте лицом к стене и положите одну руку на стену на уровне глаз.
- Поместите ногу, которую необходимо вытянуть, примерно на один шаг позади другой ноги, и плотно поставьте пятку на землю.
- Согните колено передней ноги, пока не почувствуете растяжение задней ноги.
- Удерживайте 30 секунд, а затем отдыхайте 30 секунд. Повторите еще девять раз.
- Важно не выгибать спину и держать ее прямо.
Выполняйте это упражнение дважды в день.
Катание мяча для гольфа
Для этого упражнения требуется стул и мяч для гольфа.
Сядьте на стул, твердо поставив ступни на землю. Поместите мяч для гольфа под стопу и катайте его вперед и назад под сводом стопы в течение 2 минут, чтобы растянуть связку подошвенной фасции.
Некоторые люди с плоскостопием могут автоматически выравнивать конечности таким образом, чтобы предотвратить симптомы. Люди, у которых нет симптомов, обычно не нуждаются в лечении.
Если плоскостопие вызывает боль, может помочь поддерживающая хорошо подогнанная обувь. Очень широкая обувь может облегчить жизнь.
Установленные стельки и ортопедические приспособления или специально разработанные опоры для свода стопы могут ослабить давление на свод стопы и уменьшить боль, если ступни перекатываются слишком далеко внутрь. Однако эти продукты только лечат симптомы и не приносят долгосрочных преимуществ.
Людям с тендинитом задней большеберцовой кости также может быть полезно вставить клин в обувь по внутреннему краю ортопедии. Это должно частично снизить нагрузку на ткани сухожилий.
Ношение ортезы на голеностопный сустав также может быть полезным до тех пор, пока не уменьшится воспаление.
Врачи могут посоветовать некоторым людям отдохнуть, пока их симптомы не улучшатся, и избегать действий, которые могут ухудшить состояние стопы или ступней.
Человек с артритом или разрывом сухожилия может обнаружить, что сочетание стельки и болеутоляющих может минимизировать их симптомы.Если они не работают, может потребоваться операция.
Некоторые кости не развиваются должным образом в детстве, что может привести к плоскостопию с рождения и во взрослом возрасте. В этих редких случаях может потребоваться хирургическое вмешательство для отделения сросшихся костей.
Когда ожирение является причиной плоскостопия, снижение веса может улучшить симптомы.
Люди с другими проблемами стопы, лодыжки или голени могут обнаружить, что плоскостопие может способствовать им или ухудшать симптомы.
Примеры включают:
- Ахилловый тендинит
- артрит голеностопного сустава или голеностопного сустава
- артрит стопы или стопы
- бурсита
- пальца стопы
- подошвенный фасциит, воспаление связок в подошвах стопы
- тендинит задней большеберцовой кости
- шины на голени
Плоскостопие может влиять на выравнивание тела, когда человек стоит, идет или бежит.В результате они могут увеличить вероятность развития боли в бедрах, коленях и лодыжках.
Симптомы, типы, факторы риска и лечение
Большинство типов инфекций стопы вызывают симптомы. К ним могут относиться:
- покраснение и тепло вокруг пораженной области
- желтый или зеленый гной
- неприятный запах
- отек
- красное или коричневое изменение цвета
- боль
- трудности при ходьбе
все типы инфекций стопы имеют тенденцию могут иметь похожие симптомы, но есть несколько способов инфицирования стопы.
Ниже приведены несколько различных типов инфекций стопы, а также советы по их лечению:
Зараженные волдыри
Волдыри — это небольшие карманы жидкости, которые могут образоваться в результате трения. Это может быть результатом слишком тесной обуви.
Большинство волдырей заживают в течение нескольких дней без каких-либо осложнений. Лучше не ковырять и не лопать волдырь, так как это может увеличить риск заражения. Накройте волдырь пластырем или салфеткой, чтобы предотвратить его трение о любые поверхности или обувь.
Лечение
Если волдырь действительно инфицирован, врач обычно лечит его с помощью антибиотиков.
Узнайте больше о признаках инфицированных волдырей и способах их лечения.
Инфекции от ран
Раны могут инфицироваться, если бактерии попадают в организм через разрывы на коже. Это может вызвать кожную инфекцию, которая может варьироваться от легкой до тяжелой.
Лечение
Покрытие раны пластырем поможет защитить ее от бактерий и других микробов.Если рана инфицирована, врач обычно лечит ее с помощью антибиотиков.
Грибковые инфекции
Бактерии могут вызывать множество кожных инфекций, но грибки — еще одна возможная причина инфекций стоп.
Грибы процветают в теплой и влажной среде, такой как бассейны, раздевалки и душевые. Регулярное посещение этих мест без надлежащей обуви может привести к грибковому поражению стопы.
Распространенный вид грибковой инфекции — стопа спортсмена.Атлетическая стопа, или микоз стопы, часто развивается между пальцами ног. Грибковые инфекции также могут поражать ногти на ногах. Из-за этого они обесцвечиваются и приобретают толстый рассыпчатый вид.
Лечение
В большинстве легких случаев микоза можно лечить с помощью безрецептурных кремов и гелей, таких как эконазол.
При тяжелых грибковых инфекциях врач может назначить более сильные противогрибковые препараты.
Целлюлит
Целлюлит возникает, когда бактериальная инфекция достигает более глубоких слоев кожи.
Американская академия дерматологии рекомендует, чтобы люди с целлюлитом получали немедленное лечение у врача. Инфекция может быстро перерасти в серьезную и привести к таким осложнениям, как сепсис.
Лечение
Если человек получает антибиотики достаточно рано, инфекция обычно хорошо поддается лечению и должна уменьшиться.
Инфекции вросшего ногтя на ноге
Вросший ноготь на пальце ноги возникает, когда ноготь на пальце ноги врезается в окружающую его кожу.Бактерии могут проникнуть через этот разрыв кожи и вызвать инфекцию.
Лечение
Вросшие ногти на ногах могут быть болезненными, и в случае инфицирования важно обратиться к врачу. В большинстве случаев антибиотики могут вылечить это состояние без каких-либо осложнений.
Также Американский колледж хирургов стопы и голеностопного сустава рекомендует осторожно массировать эту область или использовать ванночки с английской солью, чтобы облегчить боль. Они предлагают не класть вату под ноготь, так как это тоже может вызвать инфекцию.
Диабет и инфекции стопы
Люди с диабетом более подвержены риску развития инфекции стопы, чем люди без них. Это связано с тем, что диабет повреждает нервы в стопах, что может помешать людям заметить раны в этой области тела.
Диабет также может снизить приток крови к ступням, что затрудняет заживление ран и инфекций.
Инфекция стопы может стать серьезной, если у человека диабет. Заживление может занять много времени и даже привести к гангрене.В самых серьезных случаях может потребоваться ампутация.
Лечение
Когда инфекция вызывается бактериями, врач лечит ее антибиотиками.
Важно, чтобы рана была чистой. Удаление поврежденных тканей поможет предотвратить дальнейшее распространение инфекции.
Узнайте больше о влиянии диабета на стопы здесь.
Большинство людей, получающих лечение от легких инфекций стопы, могут выздороветь без каких-либо осложнений.Однако некоторые виды инфекций стопы, такие как целлюлит, требуют немедленной медицинской помощи.
Инфекции стопы могут иметь серьезные последствия, такие как гангрена, для людей с диабетом. По этой причине им следует проявлять особую осторожность, чтобы предотвратить инфекции стоп.
Обратитесь к врачу при изменении кожи или ногтей на ногах. Раннее лечение инфекций увеличивает шансы на хороший результат.
Снижение распространения болезней в сфере ухода за детьми
Когда дети находятся вместе, существует вероятность распространения инфекций.Это особенно верно в отношении младенцев и детей ясельного возраста, которые, вероятно, будут протирать носы руками или тереть глаза, а затем брать игрушки или трогать других детей. Затем эти дети прикасаются к носу и протирают глаза, чтобы вирус попал из носа или глаз одного ребенка через руки или игрушки к следующему ребенку, который затем трет свои глаза или нос. А дети в первые несколько лет жизни часто болеют, поскольку их организм вырабатывает иммунитет к инфекциям.
Во многих детских учреждениях персонал просто не может ухаживать за больным ребенком из-за нехватки места или персонала, хотя в других случаях ребенку может быть комфортно и разрешено отдыхать по мере необходимости в отдельной зоне комнаты, где они находятся. уже разоблачил остальных детей.Ожидая, когда его заберут, больной ребенок, которого исключают, должен находиться в месте, где не происходит контакта с теми, кто еще не подвергался заражению. Часто лучше для ребенка
не переводиться в другое место, чтобы предотвратить распространение болезни по всему учреждению, а также для поддержания хорошего надзора за ребенком. В некоторых программах сотрудник, который хорошо знает ребенка и обучен уходу за больными детьми, может заботиться о ребенке в помещении, отведенном для такого ухода, и где другие не будут подвергаться воздействию.Если ребенку требуется минимальный уход из-за состояния, которое не требует исключения, может быть место, где ребенок может лечь, оставаясь в поле зрения сотрудника, когда ребенку нужно отдохнуть. В некоторых сообществах были созданы специальные центры по уходу за больными детьми для детей с легкими заболеваниями, которые не могут участвовать или нуждаются в большем уходе, чем персонал может обеспечить в обычных условиях ухода за ребенком.
Даже с учетом всех этих профилактических мер вполне вероятно, что некоторые инфекции будут распространяться в детском учреждении.Для многих из этих инфекций ребенок заразен за день или более до появления симптомов. Обязательно
часто мойте руки себе и ребенку. Вы никогда не знаете, когда ваш ребенок или другой ребенок передает вирус или бактерии. Иногда ваш ребенок заболевает во время ухода за ребенком, и ему нужно идти домой. Вам понадобится план, чтобы кто-нибудь мог его забрать.
См. Когда не оставлять ребенка дома под присмотром за детьми .
К счастью, не все болезни заразны (например, ушные инфекции).В этих случаях нет необходимости отделять вашего больного ребенка от других детей. Большинство лекарств можно назначать только дома. Если вашему ребенку нужны лекарства в течение дня, убедитесь, что в учреждении есть четкие процедуры и есть персонал, который обучен давать лекарства. Спросите, что они делают, чтобы убедиться, что у них правильный ребенок, получающий нужные лекарства в нужное время, правильным путем и в правильной дозе — и задокументируйте каждую дозу.
Меры по обеспечению хорошей гигиены при уходе за детьми:
Чтобы снизить риск заболеваний в детских учреждениях, а также в школах, учреждение должно соответствовать определенным критериям, которые способствуют соблюдению правил гигиены.
Есть ли раковины в каждой комнате и есть ли отдельные раковины для приготовления пищи и мытья рук? Пищевые продукты обрабатываются отдельно от туалетов и столов для смены подгузников?
Чисты ли туалеты и раковины и доступны ли они детям и персоналу? Используются ли одноразовые бумажные полотенца, чтобы каждый ребенок использовал только свое полотенце и не делился с другими?
Дезинфицируются ли игрушки, которые младенцы и малыши кладут в рот, прежде чем с ними смогут играть другие?
Все ли дверцы и ручки шкафов, питьевые фонтанчики, все поверхности в туалете и зоне пеленания чистятся и дезинфицируются в конце каждого дня?
Все ли пеленальные столики и детские стульчики чистятся и дезинфицируются после каждого использования?
- Полностью ли иммунизированы сотрудники и другие дети, особенно против гриппа?
Правильно ли хранится еда, приносимая из дома? Правильно ли обрабатывается еда, приготовленная на месте?
Правильно ли маркировано и хранится грудное молоко?
Инструктируются ли дети и их воспитатели или учителя мыть руки в течение дня, в том числе:
По прибытии в учреждение
До и после обработки пищи, кормления ребенка или еды
После посещения туалета, смены подгузника или помощи ребенку в уборной (после смены подгузника руки воспитателя и ребенка следует вымыть, а поверхности для смены подгузников следует продезинфицировать.)
После того, как помогли ребенку вытереть нос или рот или поработали над порезом или язвой
После игры в песочнице
До и после игры в воде, которую используют другие дети
До и после того, как сотрудники дадут ребенку лекарство
После обращения с мусорными корзинами или мусором
После контакта с домашним или другим животным
Убедитесь, что ваш собственный ребенок понимает правила гигиены и важность мытья рук после использования в туалет и до и после еды.
Как рисовать кошку карандашом поэтапно для детей: Как нарисовать кошку карандашом поэтапно для детей и взрослых
Как нарисовать котенка поэтапно карандашом.
Перед началом изображения любого рисунка необходимо сделать набросок. Он может иметь неровные линии, но главная его задача – определиться с формой и общими чертами рисунка. Следует наносить линии простым карандашом не надавливая, ведь многие из них постепенно будут стираться ластиком.
Необходимые материалы:
- карандаш;
- маркер;
- ластик;
- цветные карандаши коричневого и оранжевого тона.
Этапы рисования:
1. Обозначим общую форму котенка двумя простыми формами. Голова будет в виде большого круга, а туловище – в форме овала. Так как это еще котенок, то туловище у него маленькое. Это нужно учесть при рисовании овала и круга.
2. Прорисовываем внизу лапки. Пару передних будут находиться с правой стороны. Они будут хорошо видны. Задних же будет видно только одну. Ее нарисуем ближе к концу овала. Убираем ластиком линии между кругом и овалом.
3. Дорисуем с левой стороны пушистый, но короткий хвостик. Кончик его должен касаться задней лапки.
Дорисуем с левой стороны пушистый, но короткий хвостик. Кончик его должен касаться задней лапки.
4. Теперь перейдем к голове котенка и начнем дорисовывать необходимые детали. Например, ушки. Они будут очень маленькими. Также дорисуем полуовал. В дальнейшем это будет передняя част мордочки, на которой будет носик.
5. Рисуем кончик носика в виде крохотного кружка, дорисовываем рядом усики. На линии нарисуем большой глаз, а над ним – бровь. Вспомогательные линии возле ушей уберем ластиком. Дорисуем серединки ушей в виде линий.
6. Подготавливаем поэтапный рисунок котенка к нанесению контура черным маркером. Для этого уберем ластиком ненужные линии, пройдемся по всему рисунку, дорисуем недостающие мелкие элементы.
7. Берем черный маркер и обводим контур котенка. Прорисуем и все элементы, находящиеся внутри.
8. Разрисовываем котенка оранжевым маркером. Так наше милое домашнее животное будет иметь рыжий оттенок. Только не следует его наносить на щечки возле носика и кончик хвоста. Эти места должны остаться белыми.
Эти места должны остаться белыми.
9. Добавим в рисунок коричневые штрихи.
10. На этом наш рисунок подошел к концу. Изображать такие милые комочки счастья – одно удовольствие! Поэтому можно рядом дорисовать еще несколько котят с другим окрасом, которые будут бежать к своей мамочке-кошке, а может даже хозяйке.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Поделиться с друзьями:
Как нарисовать кошку карандашом поэтапно для начинающих
Сейчас мы узнаем, как просто и красиво нарисовать кошку карандашом поэтапно для начинающих. Для этого нам понадобиться хотя бы один очень мягкий карандаш, я использую 6В. Для рисования контура кошки (котэ) лучше взять твердый или твердо-мягкий карандаш.
Шаг 1. Для начала мы нарисуем круг и параллельные прямые. Затем рисуем нос, мордочку и рот у кошки. Затем приступаем к рисованию глаз. Сначала рисуем верхнюю часть глаза в виде дуги, потом нижнюю и зрачки в глазах. Сверху глаза у кошки рисуем по три волосинки.
Затем рисуем нос, мордочку и рот у кошки. Затем приступаем к рисованию глаз. Сначала рисуем верхнюю часть глаза в виде дуги, потом нижнюю и зрачки в глазах. Сверху глаза у кошки рисуем по три волосинки.
Шаг 2. Теперь зарисовываем краешки глаз у кошки и рисуем контур головы.
Шаг 3. Дорисовываем уши, потом рисуем тело у кошки. Сначала рисуем складки на шее, потом рисуем контур спины и хвост, потом линию груди у кошки.
Шаг 4. Рисуем лапы у кошки.
Шаг 5. Рисуем усы. Так должна у нас получиться кошка (котэ), в принципе, на этом можно и закончить рисовать, а можно попробовать следующий шаг.
Шаг 6. В прошлых уроках по технике рисования мы просто рисовали линии и размазывали их(например, в уроке про цветок плюмерию), а также учились понять, как ложиться тень на объект, как из-за тени может поменяться и форма самого объекта. Сейчас будем рисовать по другому, нам понадобиться мягкий карандаш и стерка. Вся техника заключается в мягком переходе штриховки от темного к светлому. Чтобы добиться темнее, жмем на карандаш сильно, потом давление все ослабеваем и ослабеваем и в конце еле-еле притрагиваемся карандашом к бумаге. Штрихуем либо зигзагом, где это уместно, либо отдельными линиями близко к друг другу, чтоб они слились. А конец штриховки, чтоб он слился с не штрихованной областью проходимся стеркой, только не краем, а всей стороной (шириной), получается, что стерка не стерает, а смазывает. В принципе, края можно смазать не стеркой, а салфеткой, ватой, бумагой, только сами края и не усердствовать. Можно было бы потренироваться на шаре, конусе, как заставляют делать в школах, но это скучно и не интересно. Мы будем учиться на том объекте, что нам нравиться, так быстрее получиться научиться. Тень от края, например мордочки, всегда будет у нас темнее, потом в середину идет светлее, т.е. чтоб придать объем, край всегда делаем темнее, чем другую часть. Пробуем, выкладываем рисунки.
Чтобы добиться темнее, жмем на карандаш сильно, потом давление все ослабеваем и ослабеваем и в конце еле-еле притрагиваемся карандашом к бумаге. Штрихуем либо зигзагом, где это уместно, либо отдельными линиями близко к друг другу, чтоб они слились. А конец штриховки, чтоб он слился с не штрихованной областью проходимся стеркой, только не краем, а всей стороной (шириной), получается, что стерка не стерает, а смазывает. В принципе, края можно смазать не стеркой, а салфеткой, ватой, бумагой, только сами края и не усердствовать. Можно было бы потренироваться на шаре, конусе, как заставляют делать в школах, но это скучно и не интересно. Мы будем учиться на том объекте, что нам нравиться, так быстрее получиться научиться. Тень от края, например мордочки, всегда будет у нас темнее, потом в середину идет светлее, т.е. чтоб придать объем, край всегда делаем темнее, чем другую часть. Пробуем, выкладываем рисунки.
Как легко и красиво нарисовать кошку, кота, котенка поэтапно карандашом для начинающих
Сегодня научитесь рисовать кошку карандашом поэтапно. Наши уроки подходят для начинающих художников. Мы собрали для вас несколько картинок и видео уроков, вам остается выбрать понравившейся урок и приступить к рисованию. В конце у вас легко и красиво получится нарисованная кошка карандашом. Приступайте. Пишите комментарии по статьей, делитесь в соц. сети.
Наши уроки подходят для начинающих художников. Мы собрали для вас несколько картинок и видео уроков, вам остается выбрать понравившейся урок и приступить к рисованию. В конце у вас легко и красиво получится нарисованная кошка карандашом. Приступайте. Пишите комментарии по статьей, делитесь в соц. сети.
Кошки, наряду с собаками, самые распространённые домашние любимцы. И это неудивительно, ведь кошка всегда несет тепло и уют, в какой бы дом она не попала. Пушистые и гладкошёрстные, крупные и маленькие, полосатые и снежно-белые — они существуют рядом с человеком, даря ему покой и умиротворение.
Многие известные художники помешали этих грациозных животных на свои полотна. Это и Анри Матисс (картина «Девушка с чёрной кошкой»), и Сальвадор Дали, и Пьер Боннар («Белый кот»), и Пабло Пикассо («кошка, поймавшая птицу»), и многие, многие другие.
Но не только профессиональным художникам дано рисовать кошек. Это может сделать и самый обычный человек. Благодаря нашим урокам вы узнаете, как шаг за шагом нарисовать кошку.
Кликайте на нужный вариант, перейдете до него.
1 вариант
| 2 вариант
| 3 вариант — видео
|
4 вариант
| 5 вариант
| 6 вариант
|
7 вариант
| 8 вариант
| 9 вариант — видео
|
10 вариант — видео 13 вариант
| 11 вариант 14 вариант
| 12 вариант 15 вариант
|
16 вариант
| 17 вариант
| 18 вариант
|
19 вариант
| 20 вариант
| 21 вариант
|
22 вариант
| 23 вариант
|
|
Исходник
Кошки — существа не только ласковые, но и, при необходимости, очень грозные. Если она посчитает, что ей или ее потомству грозит опасность, она тут же вздыбит шерсть, распушит хвост, покажет свои острые зубки и издаст угрожающее шипение. Следуя нашим картинкам, вы узнаете, как нарисовать кошку на дыбах карандашом поэтапно .
Если она посчитает, что ей или ее потомству грозит опасность, она тут же вздыбит шерсть, распушит хвост, покажет свои острые зубки и издаст угрожающее шипение. Следуя нашим картинкам, вы узнаете, как нарисовать кошку на дыбах карандашом поэтапно .
ШАГ 1
Сначала вам нужно наметить силуэт будущей кошечки. Для этого возьмите белый лист и простой карандаш, чтобы потом было легче убрать все лишнее. Посередине листа, по горизонтальной линии нарисуйте овал, с небольшой «вмятиной» внизу. В левой части этого овала пририсуйте ещё один — это будет голова. Внутри его наметьте линии, на которых впоследствии будут располагаться глазки, носик и ротик киски. В правой части, на тыльной стороне нарисуйте сильно вытянутый, заострённый кверху овал — это будет вздыбленный хвост. Наметьте вытянутые лапки и подушечки на них.
ШАГ 2
На следующем этапе наша кошка приобретёт более узнаваемые черты. На мордочке, стараясь передать резкость и злость (ведь шипят кошки тогда, когда хотят кого-то напугать), на намеченных ранее линиях, нарисуйте глазки, нос и открытый в шипении рот. Сверху нарисуйте острые торчащие ушки. Теперь пришёл черёд лап — отрисуйте их контуры, обращая внимание на торчащую шерсть. На спинке и хвосте несколькими резкими штрихами обозначьте вздыбленную шерстку.
Сверху нарисуйте острые торчащие ушки. Теперь пришёл черёд лап — отрисуйте их контуры, обращая внимание на торчащую шерсть. На спинке и хвосте несколькими резкими штрихами обозначьте вздыбленную шерстку.
ШАГ 3
На последнем этапе придайте кошке ещё больше резкости — нарисуйте торчащие усы, добавьте больше шерсти на мордочке, спинке и хвосте.
В завершение сотрите все вспомогательные штрихи. Можно разукрасить нашу кошку, а можно оставить и так.
Итак, теперь вы знаете, как легко и просто нарисовать пошагово кошку.
Исходник
Образ кошки в нашем воображении неразрывно связан с блюдечком молока. Следующие рисунки помогут вам узнать, как нарисовать пошагово кошку с молоком.
ШАГ 1
Возьмите белый лист бумаги, карандаш и ластик. Мысленно проведите горизонтальную линию, и нарисуйте чуть ниже относительно неё овал, по направлению справа налево. В верхней его части нарисуйте ещё один овал, более округлый, внутри которого наметьте срединную линию, а также линии, на которых впоследствии расположатся глаза и рот. Также слегка изогнутой линией в тыльной части наметьте хвост. Не забудьте про передние лапки — вниз от основания головы проведите две линии с маленькими кружками на концах. У сидящей кошки всегда очень хорошо вырисовывается изгиб задней лапки — нарисуйте и его.
Также слегка изогнутой линией в тыльной части наметьте хвост. Не забудьте про передние лапки — вниз от основания головы проведите две линии с маленькими кружками на концах. У сидящей кошки всегда очень хорошо вырисовывается изгиб задней лапки — нарисуйте и его.
ШАГ 2
На этом этапе на верхней части головы изобразите два треугольника — это будут остренькие ушки. На намеченных линиях внутри овала, обозначающего голову, набросайте большие глаза, треугольный маленький носик и «мурлы» — именно так кошатники называют то место, откуда у кошек растут усы. Плавными изящными линиями обрисуйте пышный хвост и грациозные передние лапки. Не забудьте наметить коготки на передних и задних лапах. Также на этом этапе на рисунке можно схематично изобразить молочную коробку.
ШАГ 3
Постепенно приступайте к прорисовке деталей. На мордочку аккуратно добавьте нижние веки, шёрстку на щечках и длинные усы. Прорисуйте линии, обозначающие грудку и животик, передние и задние лапы. Дополнительными линиями придайте объема коробке молока.
Дополнительными линиями придайте объема коробке молока.
ШАГ 4
Остались последние штрихи — нарисуйте темные вытянутые зрачки, изогнутые брови. Для большего сходства мелкими штрихами на ушках добавьте шерсти, а на молочной коробке можно написать слово «Молоко». С помощью ластика сотрите все ненужное, и разноцветными красками придайте киске индивидуальную расцветку.
Вы смогли нарисовать шаг за шагом кошку с молоком.
Исходник
Женщина с младенцем всегда вызывает восхищение. И неважно, человеческая это женщина, или мама из животного мира. И мама-кошка с маленьким котёнком — не исключение. В этом уроке мы подробно рассмотрим, как нарисовать кошку с котёнком.
ШАГ 1
Возьмите белый лист бумаги, хорошо заточенный карандаш и качественный ластик. Мысленно разделите лист по диагонали слева направо и сверху вниз. В левой части набросайте небольшой овал, разделив его по горизонтали пополам — это заготовка для котенка. В правой же разместите овал чуть побольше, точно также разделив его линией — это будет заготовка мамы-кошки.
Мысленно разделите лист по диагонали слева направо и сверху вниз. В левой части набросайте небольшой овал, разделив его по горизонтали пополам — это заготовка для котенка. В правой же разместите овал чуть побольше, точно также разделив его линией — это будет заготовка мамы-кошки.
ШАГ 2
Обведите меньший овал четкой линией, добавив сверху озорные остренькие ушки.
ШАГ 3
На следующем этапе изобразите у котёнка небольшие хитренькие глазки, маленький треугольный носик и аккуратную верхнюю губку с пока ещё не очень длинными усами.
ШАГ 4
Затем, как на нашей картинке, нарисуйте маленькое тельце котёнка, не забывая лапки и озорной хвостик.
ШАГ 5
На этом шаге нужно обвести чёткой линией мордочку мамы-кошки, добавив торчащие ушки.
ШАГ 6
На 6 шаге нарисуйте глаза, носик и ротик мамы-кошки. Постарайтесь изобразить их максимально похожими на котёнка — все таки это мама и сынок.
Постарайтесь изобразить их максимально похожими на котёнка — все таки это мама и сынок.
ШАГ 7
Осталось нарисовать тело кошки. Для этого внизу овала проведите прямую линию вниз — это шейка, плавно переходящая в лапку. Вторую линию начните правей от первой, и проведите вниз с изгибом влево — это шейка, спинка и хвост. Обозначьте заднюю и переднюю лапки и животик. Добавьте небольшие штриховые линии, изобразив коготки, усики и реснички.
Сотрите лишние линии ластиком — и портрет кошки с очаровательным котёнком готов! Таким образом, вы узнали, как нарисовать шаг за шагом кошку с котёнком.
Исходник
Кошки — настоящие звезды экрана. Они снимаются в кино, выступают в цирках, играют на театральных сценах и, конечно, участвуют в мультипликационных фильмах. Далее вы увидите, как нарисовать шаг за шагом кошку из мультфильма.
ШАГ 1
Мысленно вертикальными чертами разделите лист бумаги на три равные части. Посередине левой нарисуйте небольшой круг, от которого вправо и вверх проведите волнистую линию, как на нашем рисунке — это голова и спинка будущей мультяшной кошки.
Посередине левой нарисуйте небольшой круг, от которого вправо и вверх проведите волнистую линию, как на нашем рисунке — это голова и спинка будущей мультяшной кошки.
ШАГ 2
На голове сверху двумя треугольничками обозначьте остренькие ушки. Волнистой линией, немного ниже той, что была нарисована на первом шаге, обрисуйте животик вместе с хвостом.
ШАГ 3
Теперь пришел черед лап — прорисуйте их согласно нашему изображению, не забывая, что одна передняя лапка должна быть на заднем плане, также, как и одна задняя.
ШАГ 4
На мордочке изобразите круглые глазки. маленький носик и улыбающийся рот. Прорисовывая эти детали, вы можете придать вашей киске любое выражение — наивное или хитрое, добродушное или сердитое.
ШАГ 5
Сотрите ластиком лишние линии, добавьте окружающие детали. Это может быть, например, забор или дерево, крыша дома или мягкая лежанка. разукрасьте рисунок по своему вкусу и порадуйте подарком близких!
разукрасьте рисунок по своему вкусу и порадуйте подарком близких!
Исходник
ШАГ 1
Начинаем легкими и плавными линиями, наносить два схематичных круга и овал пересекающий второй круг. Сначала голову и ниже туловище. Затем на лице котенка нужно обозначить руководящие линии. Рисуем волнистую линию, будущий пушистый хвостик.
ШАГ 2
Делаем изменения формы головы, дорисовываем щечки с заостренными краями. Две вертикальные линии соединяем плавными линиями.
ШАГ 3
Постепенно наш котенок приобретает красочный вид. Далее мы рисуем по бокам заостренные ушки и соединяем плавными линиями. После этого от верхней вертикальной лини от центра рисуем брови. После этого, не отступая головы рисуем мягкими линиями шею и воротник с неболшим изгибом, а также длинную с изгибом спинку и плавную линию бедер.
ШАГ 4
Рисуем мелкие детали, прорисовываем внутри ушки, с небольшим зигзагом, переходим к двум горизонтальным линиям от конца нижней соединяем плавным движением с верхней. Чуть ниже прорисовываем нос и рот. От изгиба воротника отступаем ниже и рисуем мягкими линиями форму передних лапок. Пришло время нарисовать коту объемный пушистый хвост. И совсем маленький круг рисуем возле воротника.
Чуть ниже прорисовываем нос и рот. От изгиба воротника отступаем ниже и рисуем мягкими линиями форму передних лапок. Пришло время нарисовать коту объемный пушистый хвост. И совсем маленький круг рисуем возле воротника.
ШАГ 5
Сейчас прорисовываем красивые выразительные глаза и маленькие реснички, мелким зигзагом рисуем легкий пушок на груди. Делаем лапки более реалистичными и каждую деталь доводим до концовки. Котенку рисуем хвост пушистый и волнистый.
ШАГ 6
Котенок практически готов, остается только стереть лишние линии и можно приступать к раскраске. Вы закончили урок рисования и надеемся, что вы научились рисовать красивого котенка по этапно.
Исходник
Еще один вариант рисования.
ШАГ 1
В правой половине листа легкими движениями карандаша начинайте рисовать кошечку. Небольшой неровный круг с пересекающимся линиями, придающими объем схематично изобразит голову. От правого пересечения одной из линий с окружностью проведите плавную линию вниз, а затем ровно продолжите ее влево и вверх, обрисовывая грудку. Слева от головы и груди нарисуйте половину овала, образующую спинку и живот. Снизу пририсуйте грациозные лапы.
От правого пересечения одной из линий с окружностью проведите плавную линию вниз, а затем ровно продолжите ее влево и вверх, обрисовывая грудку. Слева от головы и груди нарисуйте половину овала, образующую спинку и живот. Снизу пририсуйте грациозные лапы.
ШАГ 2
Четкой линией обрисуйте силуэт головы, не забыв при этом дорисовать навостренные уши.
ШАГ 3
На руководящих линиях изобразите миндалевидные кошачьи глаза, треугольный нос с небольшими ноздрями и сомкнутый рот.
ШАГ 4
Детально прорисуйте мордочку. Мелкими тонкими штрихами изобразите шерсть на щечках и ушках, вырисуйте брови и длинные усы.
ШАГ 5
Пришел через грудки и лап. Четкой линией обведите спину и лапы, делая натуральные изгибы и придавая мягкость и обтекаемость кошачьим формам. На лапках слегка наметьте кармашки, в которых прячутся острые коготки.
ШАГ 6
Пора приступить к деталям. Тонкими мелкими линиями изобразите пушистую шерстку, делая ее более темной на естественных изгибах плечевых и локтевых суставов. Также более частыми штрихами можно создать индивидуальный окрас животного — сделать кошечку полосатой или пятнистой.
Тонкими мелкими линиями изобразите пушистую шерстку, делая ее более темной на естественных изгибах плечевых и локтевых суставов. Также более частыми штрихами можно создать индивидуальный окрас животного — сделать кошечку полосатой или пятнистой.
ШАГ 7
Проведите четкую линию вдоль верхней половинки овала, нарисованной на первом шаге, продлив ее почти до края листа. Такую же линию проведите вдоль нижней половинки овала, точно также продлевая ее. таким образом вы изобразите вытянутые задние лапы животного.
ШАГ 8
Нарисуйте задорно торчащий хвост, не забывая при этом мелкими движениями карандаша изображать шерстку. Дополните рисунок несколькими штрихами, чтобы показать пушистость и шелковистость кошачьей шубки.
ШАГ 9
Ластиком сотрите все вспомогательные и неточные линии. Пошаговый рисунок лежащей кошки готов!
Исходник
Давайте нарисуем такую стройную кошечку.
ШАГ 1
Возьмите белый лист бумаги, заточенный карандаш и мягкий ластик, расположите лист вертикально и приступайте к рисованию. Посередине и чуть влево нарисуйте небольшой круг, выше которого нарисуйте еще один. соедините эти два изображения прямой чертой. В верхнем круге нанесите руководящие линии. в нижней правой части листа нарисуйте круг бОльшего размера и соедините его прямой линией со средним кругом.
ШАГ 2
На верхней дуге верхнего круга изобразите длинные ушки с закругленными концами — такие, как бывают у сиамских кошечек. Между руководящими линиями нанесите дуги верхних век и наметьте маленький носик. Мягкими плавными линиями между двумя верхними кругами выведите изгиб шеи. От среднего круга вниз, немного пересекая нижний круг, проведите слегка изогнутую линию, а справа от большого круга наметьте элегантный хвост.
ШАГ 3
Придайте четкость кошачьей мордочке, заострив щеки и прорисовав большие раскосые глаза с темными зрачками. Добавьте небольшую загадочную полуулыбку и внутренние линии ушек. Проведите линию спины и живота, нарисуйте стройные лапки с мягкими подушечками и спрятавшимися в них острыми коготками. Еще одна изогнутая линия придаст объем изящному хвостику.
Добавьте небольшую загадочную полуулыбку и внутренние линии ушек. Проведите линию спины и живота, нарисуйте стройные лапки с мягкими подушечками и спрятавшимися в них острыми коготками. Еще одна изогнутая линия придаст объем изящному хвостику.
ШАГ 4
Резкими прямыми линиями нарисуйте длинные усы. Добавьте несколько штрихов, чтобы изобразить шерстку.
ШАГ 5
Сотрите все лишние линии и разукрасьте акварелью или фломастерами красивую сиамскую кошечку. Как пошагово нарисовать сиамскую кошечку? Легко!
9 вариант — Видео: Как нарисовать черную кошку по этапам
10 вариант — Видео: Как нарисовать симского котенка по этапам
Исходник
Белый грустный котенок. Давайте его нарисуем.
Давайте его нарисуем.
ШАГ 1
Начинаем легкими и плавными линиями, наносить два схематичных овала, сначала голову и ниже поменьше, туловище. Верхний овал разделяем двумя линиями на четыре части.
ШАГ 2
Делаем изменения формы головы, дорисовываем щечки с заостренными краями.
ШАГ 3
Делаем по бокам заостренные ушки и соединяем плавными линиями.
ШАГ 4
Создаем мордашку котику, надо в нижней части головы нарисовать большие контуры глаз.
ШАГ 5
По вертикальной линии ниже глаз создаём форму рта. Выше глаз дорисовывают брови.
ШАГ 6
Не отступая головы рисуем мягкими линиями форму передних лапок.
ШАГ 7
Плавными линиями округляем форму туловища и дорисовываем хвостик.
ШАГ 8
Котенок практически готов, остается только стереть лишние линии и можно приступать к раскраске.
Исходник
ШАГ 1
Начинаем легкими и плавными линиями, наносить два схематичных овала, сначала голову и ниже поменьше, туловище. В верхний овал добавляем руководящие линии для мордочки и переходим к следующиму этапу.
ШАГ 2
Делаем изменения формы головы, дорисовываем щечки с заостренными краями. Делаем по бокам заостренные ушки и соединяем плавными линиями.
ШАГ 3
Переходим создавать мордашку котику, надо в верхней части головы нарисовать не большие овальные контуры глаз. По вертикальной линии ниже глаз создаём форму рта и носика. Выше глаз дорисовываем линии в ушках.
ШАГ 4
Не отступая головы рисуем мягкими линиями форму передних лапок.
ШАГ 5
Плавными линиями округляем форму туловища и дорисовываем хвостик.
ШАГ 6
Вырисовываем костюм для котенка. Не торопитесь во время рисования каждой отдельной кости и рассмотрите внимательно их размещение. И конечно наше маленькое сердце не забываем.
Не торопитесь во время рисования каждой отдельной кости и рассмотрите внимательно их размещение. И конечно наше маленькое сердце не забываем.
ШАГ 7
Котенок практически готов, остается только стереть лишние линии и можно приступать к раскраске. Вы закончили урок рисования и надеемся, что вы научились рисовать красивого котенка.
Исходник
ШАГ 1
Тонкими линиями нанесите на лист два овала — большой и поменьше, расположив их один над другим. В верхнем овале расположите руководящие линии, которые послужат впоследствии ориентиром для рисования мордочки.
ШАГ 2
Более толстой линией изобразите большие острые ушки и прорисуйте межушное пространство. На щечках нарисуйте торчащую шерстку.
ШАГ 3
Придерживаясь руководящих линий, нарисуйте котенку большие квадратные глаза, прикрыв их сверху бровками домиком.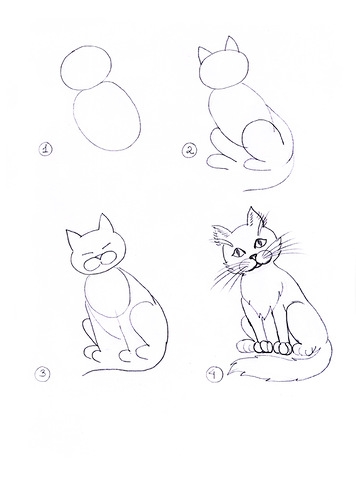 Добавьте на мордочку маленький треугольный носик, небольшие усики и улыбающийся рот. Посередине каждого ушка проведите черточки, обозначающие внутреннюю поверхность ушей.
Добавьте на мордочку маленький треугольный носик, небольшие усики и улыбающийся рот. Посередине каждого ушка проведите черточки, обозначающие внутреннюю поверхность ушей.
ШАГ 4
Приступайте к передним лапкам. Четкой уверенной линией изобразите крепкие лапки со спрятанными коготками. Можно также на этом шаге нарисовать слегка торчащую на грудке шерстку.
ШАГ 5
Задние лапки такие же крепкие, поэтому линии здесь тоже короткие и четкие. Вырисуйте подушечки лапок, проведя по две-три коротких линии.
ШАГ 6
Чего же не хватает котенку? Конечно же, хвоста! В данном случае хвостик задорно торчит вверх, поэтому его нарисуйте при помощи двух плавных линий снизу вверх, не забывая придавать хвостику объем.
ШАГ 7
При помощи ластика сотрите все вспомогательные линии.
Исходник
ШАГ 1
В верхней части листа нарисуйте неровный круг, как на нашем рисунке. Разметьте его руководящими линиями. Снизу пририсуйте неправильной формы овал, с изгибом вниз и влево.
Разметьте его руководящими линиями. Снизу пририсуйте неправильной формы овал, с изгибом вниз и влево.
ШАГ 2
На основе верхнего овала нарисуйте голову с широкими острыми ушками и лохматой челкой. На пухлых щечках также нарисуйте длинную лохматую шерстку.
ШАГ 3
В правой и левой верхних четвертях головы нарисуйте две четкие косые линии. Под каждой из них изобразите вытянутый полукруг — это будут большие грустные глаза. Не забудьте пририсовать короткие реснички.
ШАГ 4
Внутри ушек нарисуйте треугольник меньше размера — это внутренняя часть ушей. Внутри глаз изобразите еще по одному вытянутому полукругу — зрачки. Не забудьте нарисовать готическому котенку плоский носик, грустный рот и усики.
ШАГ 5
Под кошачьим подбородком рисуем горизонтальный прямоугольник. От боковых линий проведите вниз две вертикальные черты. Добавьте внизу два маленьких прямоугольника — подушечки лапок.
ШАГ 6
Слева по овалу проведите линию спины, продлевая ее вдоль хвоста. Прорисуйте заднюю дапку котенка с причмоцгольником для будущих оков..
ШАГ 7
Прлорисуйте передние лапки котенка и добавьте шипы на оковах.
ШАГ 8
Дорисуйте многочисленные шипы на ошейнике кошечки.
ШАГ 9
Ваш котенкок в готическом стиле готов, нарисовать его шаг за шагом было очень легко и просто, осталось картинку разукрасить.
Исходник
Давайте нарисуем этого симпотягу. Он весь запутался в нитках.
ШАГ 1
Начните с линий серого цвета. Это голова и тело. Наметьте лапки которыми он ловит клубочек. И задние лапки на которых он стоит. Они более плоские. Хвост нарисуйте дугой. Похож пока что на мышиный.
ШАГ 2
Глаза большие овальные. Ушки большие и заостренные. Сделайте как на рисунке. Наметьте линии лап. Передних и задних. На голове также нарисуйте мордочку.
Ушки большие и заостренные. Сделайте как на рисунке. Наметьте линии лап. Передних и задних. На голове также нарисуйте мордочку.
ШАГ 3
Теперь измените контур головы. Добавьте тут взъерошенные волосы на голове и щеках. Форму глаз измените. Глаза приобретают совсем другое выражение. На верхней части достаточно провести прямую линию. также нарисуйте зрачки и блики.
ШАГ 4
Ушки прорисуйте более детально. На мордочке нарисуйте маленький носик и ротик. Также тоненькие усики.
ШАГ 5
На груди тоже нарисуйте шерсть пучками. И прорисуйте контур.
ШАГ 6
Дорисуйте лапы более детально плавными линиями. Передние и задние.
ШАГ 7
Осталось совсем немного. Дорисуйте длинный хвост. Не слишком тонкий и не слишком толстый. На конце он взъерошен.
ШАГ 8
Теперь нарисуйте небольшой круг. Это будет клубок ниток. Внутри него нарисуйте вертикальные линии в одном направлении. И в меньшей части нарисуйте горизонтальные линии. Также одна нитка из клубка выбилась и опутала всего кота. Изобразите это. Не переборщите с линиями.
Это будет клубок ниток. Внутри него нарисуйте вертикальные линии в одном направлении. И в меньшей части нарисуйте горизонтальные линии. Также одна нитка из клубка выбилась и опутала всего кота. Изобразите это. Не переборщите с линиями.
ШАГ 9
Осталось удалить вспомогательные линии.
ШАГ 10
Раскрасьте котика пастельными цветами как на рисунке.
Исходник
Кажется котик прости колбаски. А что любит ваш кот?
ШАГ 1
В основе головы круг и вспомогательные линии.
ШАГ 2
Теперь добавьте торчащие в разные стороны пучки волос. И нарисуйте часть ушей заостренной линией.
ШАГ 3
Теперь округлите ушки. И они становятся широкими и более привлекательными.
ШАГ 4
Внизу головы пририсуйте передние лапки сложенные вместе. Лапки округлой формы с пальчиками.
ШАГ 5
Глазки у котика большие и находятся на небольшом расстоянии друг от друга. Носик маленький. Рот тоже. Усики нарисуйте прямыми короткими штрихами.
ШАГ 6
На голове нарисуйте колпак. Как у Деда Мороза. Его почти не видно, он находится за ушами.
ШАГ 7
Теперь самое простое. Нарисуйте коробку с подарком прямыми линиями. А посередине коробки изобразите ленточку.
ШАГ 8
Котя готов. Можете нарисовать ему зрачки и раскрасить.
Исходник
Давайте нарисуем этого милого кота, похожего на плюшевую игрушку.
ШАГ 1
Первым этапом наметьте большой круг головы. Ниже сделайте контуры передних лап, в основании овалы.
ШАГ 2
Далее сделайте небольшие ушки на голове. По бокам изобразите задние лапки. Между лапками проведите контур живота. На теле нарисуйте контуры цветной шерсти, носик и брови.
На теле нарисуйте контуры цветной шерсти, носик и брови.
ШАГ 3
Добавьте усики на щеки. Под носом нарисуйте рот. На голове прорисуйте отдельные волоски короткими штрихами. Также добавьте хвост. Потом сотрите лишние линии и сделайте контур более четким.
Исходник
Еще один симпатичный котик. Вам нравятся черные кошки? Они просто шикарны как черная пантера. Их угольная шесть притягивает взгляд и придает им какой-то таинственности.
ШАГ 1
Наметьте основные части тела. Голову сделайте в форме овала, внутри вспомогательные линии. Спину изобразите выгнутой дугой. Также наметьте хвост и передние лапы.
ШАГ 2
Мордочку сделайте мохнатой как на картинке. Так она становится более вытянутой и привлекательной. На голове добавьте закругленные ушки. Чуть ниже вспомогательной линии нарисуйте маленький треугольный носик. Дорисуйте лапы.
ШАГ 3
На спине изобразите шерсть торчащую дыбом. Хвост тоже торчит кверху. Заднюю лапу дорисуйте.
ШАГ 4
Осталось нарисовать лапы простыми линиями. Живот тоже сделайте дугой повторяющей спину. Между вспомогательными линиями изобразите миндалевидные глаза по диагонали. И внутри зрачок уголком.
ШАГ 5
Рисунок готов. Можете есть раскрасить черным цветом. Оранжевый цвет на фоне делает его более мистическим.
Исходник
Сделаем рисунок карандашом. Выберем мордашку кота.
Карандаши для работы
Возьмите три вида карандашей разной мягкости. Подготовьте лист бумаги и ластик.
ШАГ 1
Наметьте голову кругом. В центре сделайте вспомогательные линии. На этих вспомогательных линиях изобразите глаза, нос и рот. Также добавьте ушки на голове. В итоге у вас должно получится как на последней картинке. Основа готова. Можно начать раскрашивать.
В итоге у вас должно получится как на последней картинке. Основа готова. Можно начать раскрашивать.
ШАГ 2
Начните тонировать мордочку животного. Сначала тени у глаз и на мордочке.
ШАГ 3
На голове изобразите полоски разной ширины и формы, рядом с глазами тоже.
ШАГ 4
Затонируйте немного задний фон.
ШАГ 5
Следующим этапом начните тонировать тело кота и морду. Тело делайте более темным.
ШАГ 6
Теперь начните прорисовывать более тщательно уши животного и волоски.
ШАГ 7
Далее аккуратно заштрихуйте глаза изображая свет и тень.
ШАГ 8
На лбу надо прорисовать шерстку мягкими линиями, не очень длинными. Так будет выглядеть более реалестично.
ШАГ 9
Рядом с глазами и под ними тоже прорисуйте шерстку. Место под усами не штрихуйте.
Место под усами не штрихуйте.
ШАГ 10
Самое темное на рисунке это тело на заднем плане. Сделайте так же.
ШАГ 11
Можете нарисовать кота целиком и раскрасить, если хотите. Чтобы нарисовать надо просто открыть подходящую картинку. Например ту, что выше.
ШАГ 12
Осталось совсем чуть-чуть. Заштрихуйте шею животного более светлым тоном. При этом мордочка на переднем плане должна быть светлее.
Исходник
Любите черных котов и кошек? Я просто обожаю. Может потому, что они выглядят особенно мистически? Да еще и с зелеными глазами. Прямо ведьмовская кошка.
ШАГ 1
Голова округлой формы. Тело тоже. Но не ровный круг. В голове вспомогательная горизонтальная линия.
ШАГ 2
Сделайте голову кошки лохматой. Мордочку более широкой. Шерсть на ней длинная и опущена вниз. На голове тоже взъерошенная шерсть. Ушки треугольной формы.
На голове тоже взъерошенная шерсть. Ушки треугольной формы.
ШАГ 3
Дорисуйте ушки. Нарисуйте в них плавную линию и торчащие волоски. Глаза нарисуйте большими. Один глаз более округлый, а второй более узкий. Носик совсем маленький и коротенькие, усики смотрящие вниз.
ШАГ 4
Начните рисовать пушистую грудку. Сделайте линиями напоминающими пучки волос. Также плавными линиями наметьте лапки.
ШАГ 5
Дорисуйте лапки. Они вверху более широкие и немного сужаются к низу. На лапках изобразите пальчики.
ШАГ 6
Теперь рисуйте заднюю часть тела и лапу. Хвост пушистый. Рисуйте его неровной линией, изображая длинные волоски.
ШАГ 7
Хвост длинный, широкий и пушистый. Получился немного грустный котик, но очень красивый.
ШАГ 8
Сотрите все ненужные линии и можете раскрашивать.
Исходник
Феликс это антропоморфный кот появившийся в эпоху немого кино. Возможно вы смотрели мультик с его участием.
ШАГ 1
Наметьте голову в виде неровного круга. Внутри сделайте вспомогательные линии. Также наметьте контуры тела и руки.
ШАГ 2
Добавьте больше деталей. На голове дорисуйте глаза, нос и рот на вспомогательных линиях. Улыбку сделайте достаточно широкой. Также на голове добавьте контур черного узора. Начните прорисовывать руки ноги.
ШАГ 3
Осталось совсем немного. Добавьте ушки и язык во рту. Дорисуйте лапы и хвост.
ШАГ 4
Рисунок готов. Можете его раскрасить черным цветом.
Исходник
Нарисуем еще одного мультяшного кота. Его нарисовать достаточно просто.
ШАГ 1
Начните с круга головы. Это будет основа.
Это будет основа.
ШАГ 2
Внутри сделайте вспомогательные линии. Они помогут нам в дальнейшем.
ШАГ 3
На голове добавьте длинные заостренные ушки.
ШАГ 4
Бока головы сделайте более узкими. Для этого надо добавить пару линий.
ШАГ 5
Теперь добавьте парочку треугольников на щеках. Это будет шерстка.
ШАГ 6
Следующим этапом нарисуйте шею и тело.
ШАГ 7
На одном уровне начните рисовать глаза и носик.
ШАГ 8
Теперь дорисуйте глаза. Проведите их также до вспомогательной линии.
ШАГ 9
Нарисуйте улыбку и зрачки в глазах.
ШАГ 10
Котик готов. Можно его раскрасить так же как и на образце.
Исходник
Рисуем две кошачьих морды. Одна смотрит на нас прямо, а вторая немного повернута.
ШАГ 1
Начните с двух кругов головы. По центру проведите вспомогательные линии. В нижней части нарисуйте еще один круг. Это будет мордочка.
ШАГ 2
Теперь изобразите ушки в виде треугольников. По центру сделайте нос и рот угловатыми линиями.
ШАГ 3
Добавьте ширину в щеках за счет линий как на рисунке.
ШАГ 4
ШАГ 5
Как нарисовать кошку — пошаговый урок для начинающих
Гадаете, как правильно нарисовать кошку? Тогда эта статья как раз для вас. Рисование животных — нелёгкая задача, но сам процесс может быть очень увлекательным. В данном уроке я покажу, как нарисовать кошку так, чтобы даже в виде наброска она выглядела реалистично. Я проведу вас через этапы наблюдения и создания быстрых эскизов, подведу вас к пониманию строения животного и помогу нанести финальные штрихи, чтобы сделать вашего кота по-настоящему живым. Если вы хотите получить ещё больше советов и рекомендаций по рисованию, загляните в статью «Как рисовать животных».
Многие художники ошибочно полагают, что раз животные так подвижны и зачастую очень пушисты, то никто не заметит мелких анатомических огрех и ошибок построения. Я же уверен, что, чтобы нарисовать любое животное, необходимо заручиться крепким знанием и пониманием того, как устроено его тело под шерстью. Держа это в уме, давайте ознакомимся с этапами, через которые вам предстоит пройти, чтобы научиться рисовать котов и кошек, которые выглядят, как живые.
1. Найдите референсы
Лучший способ познакомиться с кошачьей анатомией — найти несколько фотографий котов в различных позах, и чем больше таких поз вы найдёте, тем лучше. Это поможет вам сформировать видение того, как они двигаются, сидят, прыгают и так далее. Полезно будет и понаблюдать за своими домашними любимцами. На этом этапе важнее всего понять, что, вне зависимости от размера или породы, манера движения котов приблизительно одинакова.
2. Начните с быстрых набросков
Зарисуйте некоторые позы, основываясь на референсах. Не уделяйте сейчас слишком много внимания чёткости и точности линий, попытайтесь уловить саму суть движения. Эти первоначальные, не очень аккуратные наброски помогут вам понять строение кошки; запомните: рисуя, мы учимся быстрее, чем просто наблюдая.
Чтобы извлечь максимальную пользу из этого упражнения, вы можете пойти дальше и попробовать слегка преувеличить кошачью гибкость, как делают в мультфильмах. Такое намеренное преувеличение поможет лучше понять, как движется животное и как устроено его тело.
3. Выберите позу
Закончили с набросками? Тогда самое время выбрать одну из зарисованных поз. Для статьи я решил остановиться на идущем коте с видом сбоку. Во-первых, так я смогу наиболее полно познакомить вас с анатомией животного, а во-вторых, так будет легче проиллюстрировать сам процесс рисования.
4. Нарисуйте скелет
Правильное построение начинается с прорисовки кошачьего скелета. Вы, конечно, можете найти в интернете множество изображений с анатомически верными скелетами котов, но они будут содержать гораздо больше информации, чем вам нужно на самом деле. Просто проследите соотношения между размерами черепа, грудной клетки и таза, а также расстояния между ними. Также обратите внимание на то, как много суставов в кошачьих передних и задних лапах, и на то, в какую сторону они сгибаются. Заметьте, что кость под названием предплюсна в задней лапе кошки уходит назад, — именно она формирует внешний вид этой части лапы.
Изучив анатомические верное строение скелета кошки, нарисуйте его упрощённую версию. Если вы работаете в графическом редакторе, создайте для скелета отдельный слой. Если же вы рисуете карандашом на бумаге, то лишь слегка намечайте линии построения, чтобы они не были заметны на финальной версии рисунка и чтобы вы с лёгкостью могли стереть их позже.
5. Добавьте мышц
Следующий этап — нарастить мышцы на скелете кошки. Как и прежде, я не предлагаю с анатомической точностью прорисовывать каждый мускул, нет, на этом этапе гораздо важнее уловить общую форму тела животного и его пропорции.
Используйте широкие штрихи, чтобы наметить лапы и обязательно уделите внимание приданию правильной формы линиям вокруг суставов. Убедитесь, что контур выглядит законченным и точным, избегайте неровных или нечётких линий. И помните, что коты на самом деле очень мускулистые и крепкие, несмотря на всю свою пушистость.
6. Уделите внимание распределению веса
Так как мы рисуем кота в движении, каждая лапа выполняет свою функцию и на каждую приходится своя доля веса. Задняя левая и передняя правая лапы переносят основную его часть, они помогают животному держать равновесие. Другие же две лапы более расслаблены.
Передняя левая лапа — хотя животное всё же слегка опирается на неё — тянется вперёд, чтобы сделать ещё один шаг. Задняя правая — завершает предыдущий и вот-вот совсем оторвётся от земли. Внимание к подобным деталям сделает ваш рисунок по-настоящему живым.
7. Нарисуйте мордочку
Нарисовать морду кота пропорционально — действительно важно. Уделите достаточно внимания соотношению размеров между ушами, глазами, носом и ртом — иначе соблазн попасться на удочку стереотипов и наделить своего кота большим носом, огромными глазами и милыми маленькими ушками будет слишком велик.
В зависимости от породы размер ушей может разниться. В нашем случае уши несколько больше, чем вы могли себе представлять, так что не забудьте соотнести их размер с размером остальной головы. Также обратите внимание на то, как голова соединяется с шеей и как шея переходит в грудную клетку.
8. Рисуйте глаза правильно
Кошачьи глаза зачастую кажутся больше из-за цвета шерсти или узоров вокруг. Кроме того, радужка занимает всю видимую часть глаза, и из-за этого создаётся ощущение, что они очень большие.
9. Прорисуйте черты морды
Самое время прибегнуть к более толстым, тёмным и более определённым линиям. Если вы работаете в традишинале, просто возьмите толстый карандаш и сильнее давите на него. Если же вы отдаёте предпочтение графическим редакторам, то переключитесь на новый слой, при этом выставив низкий уровень непрозрачности для предыдущих.
Прорисуйте глаза, рот и нос (и заметьте, как сильно он напоминает букву «Т»), нарисуйте зрачки. По желанию вы можете нарисовать глаза более прищуренными или более открытыми. Не забудьте и об усах — они играют важную роль!
10. Добавьте шерсти
Теперь, когда с анатомией всё в порядке, вам осталось лишь добавить слой кожи и шерсти и чётче прорисовать голову. Не забывайте, что, за исключением некоторых пород, большинство котов полностью покрыты шерстью.
Плотность её обычно зависит от части тела, которую она покрывает: она короткая на голове, морде и лапах и становится гуще и длиннее на теле, особенно на животе и хвосте. Чтобы показать текстуру, используйте короткие и лёгкие штрихи.
Обратите внимание, что происходит с кожей животного, в зависимости от его позы: в данном случае на передней левой и задней правой лапах кожа натягивается, в то время как за передней правой лапой она собирается в складки.
11. Добавьте финальные штрихи
Если у кота, которого вы рисуете, есть какие-либо отметины на шерсти, нарисуйте их поверх. Сотрите все заметные линии построения (если вы рисуете карандашом) или выключите слои с набросками в графическом редакторе.
Я решил нарисовать полоски на своём коте. Будьте осторожны с тем, насколько тёмными вы делаете отметины и полосы на шерсти, так как они легко могут перетянуть всё внимание на себя. Используйте тонкую штриховку и следуйте форме тела животного. Узоры на шерсти, а особенно полоски, могут как добавить глубины и объёма вашей работе, так и сделать её плоской, если вы нарисуете их неверно.
Поэкспериментируйте с длиной, шириной и формой полос — обычно они становятся темнее и чаще на хвосте, теле и передних конечностях и тоньше и светлее на задних и вокруг головы. И последнее, но не по важности: добавьте лёгкую тень под лапами вашего кота, чтобы обозначить землю, и готово!
Автор: Kate Oleska
Поделиться статьей:
Как нарисовать кошку поэтапно карандашом
Тема нашего урока — кошка, и сегодня мы научимся ее не срисовывать, а рисовать. Совсем немножечко изучим кошачью анатомию, познакомимся с несколькими важными правилами, которые помогут быстро, красиво и правильно рисовать кошек разных пород. Информация и советы этого урока применима для самых разных техник, в которых вы хотели бы изобразить это грациозное животное.
Особенности анатомии
Начнем не с самого интересного, но важного.
Намного проще рисовать животных, когда понимаешь, как они устроены. Давайте посмотрим на анатомию кошки:
Все это очень сложно, не так ли?
К счастью, чтобы рисовать кошачьих нужно знать лишь несколько важных моментов в их строении. Поэтому мы упростим анатомию этих животных до необходимого нам уровня.
Просто и доходчиво анатомию животного для художников можно изобразить такой схемой:
Быстро и легко усвоить анатомические особенности строения кошки нам помогут аналогии с человеческим телом.
Как видите, у кошки, как и у человека есть:
- грудная клетка и таз;
- плечевые и локтевые суставы;
- запястья и пальцы;
- также есть бедро, колено, пятка и пальцы на задних конечностях.
Понимая, сколько раз и где сгибаются конечности, значительно легче понять как нарисовать кошку в движении.
Материалы
- Карандаши графитные разной твердости
- Ластик
- Чистый лист бумаги.
Приступаем к рисованию
Для того чтобы изобразить какой-либо живое существо, очень важно хорошо себе представлять, как оно выглядит. Если дома есть пушистый и мурлыкающий друг — отлично, у вас прекрасная натура. Если поблизости нет живой кошечки, придется подыскать качественные фотографии и рисовать котенка или кошку, которые вам особенно понравились.
Голова
Давайте сначала детально рассмотрим некоторые нюансы рисования мордочки. Правильно изобразить портрет житного нам помогут некоторые простые схемы и правила.
Глаза уши нос
Глаза и уши животных размещены симметрично, они имеют одинаковую форму и размер. Чтобы правильно разместить глаза и уши нужно легко наметить горизонтальную ось, она поможет нарисовать их на одинаковой высоте.
- Ухо кота имеет небольшой изгиб с внешней стороны. В ушах обычно растет более длинный ворс.
- Глаза кошки начинаем рисовать из круга, во внутренней части добавляем небольшой треугольник. Чем больше света, тем меньшими становятся зрачки, соответственно — в темноте зрачки очень большие.
- Носик начинаем рисовать из треугольника, делим его вертикальной линией пополам. Добавляем ноздри, они направлены вниз.
Анфас
- Рисуем круг, или немного приплюснутый по горизонтали овал. Эту окружность следует разделить пополам по горизонтали и вертикали (красная и черная ось). Верхнюю горизонтальную часть круга следует разделить еще на три равных части (синяя и серая линии), а нижнюю половину нужно разделит пополам (зеленая линия).
- На красной горизонтальной оси намечаем глаза, на зеленой — нос. На синей линии начинаем рисовать ухо, на серой — заканчиваем. Обратите внимание на размещение ушей относительно глаз и головы.
- Уточняем форму глаз, ушей, носика, показываем мордочку, немного выделяем подбородок, корректируем овал головы.
- Штрихами показываем шерсть, тени, добавляем детали. Легко наметим усики, боле длинный ворс внутри ушей. Покажем рельеф над глазами и возле носика. Выделим глаза добавим несколько штрихов чтобы показать шею.
Профиль
- Если рисуем кота в профиль, начинаем из круга. Делим его пополам горизонтальной и вертикальной линией. Горизонтальная ось будет показывать направление взгляда. К кругу прикрепляем форму похожую на трапецию (морда кота).
- Нос и верхняя губа будет занимать 2/3 трапеции, оставшееся — нижняя челюсть. Намечаем глаза, уши и нос.
- Прорисовываем детали: шерсть, усики, зрачки, ворс.
Нос, глаз и ухо находятся на одной линии.
Поза и линия движения
Нарисовать любое существо в движении или в статичном положении всегда помогает линия.
Да, именно линия, которая будет показывать направление движения, усилий, или изгиб позвоночника в статичном положении.
Не пренебрегайте осевой линией, она крайне важна, если вы хотите изобразить красивое, грациозное, и складное тело. Сейчас мы должны себе хорошо представить, как будет двигаться кошка и выразить это одной изящной линией. Это очень важно!
На иллюстрации ниже, красным цветом показаны примеры кривых, которые помогают нарисовать животное в движении.
Мы рисуем очень грациозное животное, ее движения всегда очень плавные, красиво изогнутые, изящные. Тяжело представить какую-то угловатую, нерасторопную, квадратную кошечку.
Простые формы
Начинаем рисовать по простой детской схеме: «палка, палка огуречик, получился человечек». В нашем случае немного по-другому, но принцип тот же, начинаем с простых форм, линий, кругов и овалов.
К намеченной ранее осевой кривой добавляем простые формы, обозначающие голову, грудную клетку и таз.
Также линиями намечаем хвост, передние и задние лапы. Для большей точности мы можем легко показать суставы (плечо, тазовый сустав, коленный и локтевой).
Все линии на этом этапе мы наносим очень легко, еле касаясь карандашом листа, чтобы потом можно было вносить изменения и добавлять детали.
Фигура
Объединяем все формы. На этом этапе можно немного прорисовать голову кота. Чтобы сделать это правильно нам понадобится еще две оси. Одна ось делит голову пополам вертикально, другая — по горизонтали. Эти линии нужны нам для того, чтобы симметрично разместить глаза, нос и уши. Глаза у большинства пород находятся на по середине головы.
Уточняем форму и толщину хвоста. Добавляем лапы, намечаем толщину ног.
Уточнения
Отвлекитесь от работы, а потом посмотрите на нее критичным взглядом. Вполне возможно, что вы увидите какие-то ошибки. Сейчас самое время их исправлять.
Дальше мы можем использовать более мягкий карандаш и рисовать немного смелее.
В нашем подходе рисования есть один большой плюс:
Схематическое изображение, которое мы получили на первом этапе рисования можно превратить в кошку любой породы и окраса.
Уточняем силуэт животного, изгибы и форму ног, прорисовываем лапки, на мордочке и ушах добавляем усики.
Направление и длина штриха помогает изобразить шерсть, а интенсивность штриховки поможет подчеркнуть тени, изгибы и рельеф на теле животного. Пятнистый или полосатый окрас кота, создаем, используя штриховку разной плотности и насыщенности.
Шерсть
Шерсть у этих животных растет по направлению от носа до хвоста. Если вы хотите показать ворс с помощью карандаша, то штрихи обязательно должны следовать направлению в котором растет шерсть. У длинношерстных пород ворс будет немного спадать вниз.
Шерсть должна повторять форму тела животного. Особенно это касается гладкошерстных и голых пород.
Длина и густота ворса — все это зависит от того, какую именно кошку вы хотите нарисовать. Здесь уже лучше смотреть на натуру или взять подходящее фото.
Видеоурок
Смотрите видео как нарисовать сиамскую кошку:
Надеюсь, эти простые рекомендации будут полезны для вас.
Возможно, вы хотите узнать, как нарисовать кошку масляными красками или как рисовать собаку — переходите по ссылкам и смотрите видеоуроки на эту тему.
Картинки для вдохновения
В анималистике коты и котята входят в тройку самых популярных сюжетов. Эти милые создания есть почти в каждом доме, их рисуют взрослые и дети, начинающие и опытные художники. Грация, красота и характер кошки, заставляют нас восхищаться, удивляться, успокаиваться и улыбаться.
Давайте посмотрим на отличные живописные работы с кошками, чтобы вдохновиться и создать что-то подобное. Художник Мидори Ямада:
Художник Сюй Синьци:
Также посмотрите замечательные акварельные работы Ми Чуньмао.
Обязательно найдите работы Марины Диеул (Marina Dieul), очень интересные идеи и отличное исполнение, вот пример:
На самом деле в сети просто огромное количество материала на тему рисования котов и котят, в самых разных техниках и стилях. Если вы любите этих животных, то обязательно найдете, то, что по душе именно вам.
Благодарю вас за внимание и желаю творческих успехов!
Как рисовать кошку карандашом поэтапно
Сегодня мы с вами узнаем как рисовать кошку карандашом. В прошлом уроке мы рисовали котёнка. Наш рисунок будет состоять из восьми этапов. Уже сейчас мы можем заранее продумать настроение нашей кошки: игривая, задумчивая, хитрая, добрая, милая… Изначально рисуем тонкой линией, чтобы потом была возможность необходимое – прорисовать более ярко, а лишнее удалить с помощью ластика. Итак, приступим
Как нарисовать кошку карандашом:
В первом этапе определяем положение головы кошки и ее форму. Форма головы у кошек варьируется от круглой головы, как у персидской кошки, до вытянутой и угловатой, как у сиамской. От головы прорисовываем остов нашей кошки вплоть до кончика хвоста. В среднем длина тела кошки без хвоста 60 см, а длина хвоста 25—35 см. Вот примерно и прикинули, что треть нашей линии – это хвост кошки. Второй этап. Прорисовываем на сгибе линии овал, который обозначит нам грудь животного. Также на линии остова прорисовываем круг, обозначая им тазобедренную часть задней ноги. На «будущем лице» кошки тонкой, еле заметной линией, обозначаем крест, который в дальнейшем нам поможет нарисовать глаза, рот и нос. Третий этап: прорисовываем три лапки. Те, которые нам будет видно. Четвертую за туловищем кошки мы с вами не увидим. На кресте нарисуем глазки-бусинки, носик в форме сердечка и рот изгибом вниз, как показано на рисунке. Четвертый этап – самый сложный и ответственный. Вдохнули и затаили дыхание: необходимо аккуратно плавной линией, начиная от головы, прорисовывать туловище и хвост. При этом нужно аккуратно обогнуть остов в части хвоста и обойти лапки. Ура, выдохнули! Пятый. Ну, а теперь можно включить фантазию: рисуем ушки нашей кошки и пушистый мех на грудке. На «лице» очерчиваем глаза, нос, выделяем ярче рот. Шестой. Продолжаем фантазировать. Добавляем меха на спинке, придаем более правильную форму хвосту. Внимательно прорисовываем ушки.
Семь. Девиз кота: «Усы, лапы и хвост – вот мои документы». Лапы и хвост уже есть. Значит, усы! Восьмой. Заключительный. Убираем лишнее и прорисовываем нужное.
Ну вот, теперь вы знаете, как нарисовать кошку карандашом поэтапно! А дальше будем рисовать Гарфилда. И еще рекоменду Вам попробовать нарисовать других представителей кошачьих:
- Рысь;
- Ягуара;
- Гепарда;
- Голову гепарда с открытой пастью;
- Пантеру;
- Леопарда;
- Льва;
TrustNo1
специально для DayFun
Как нарисовать кошку
Сказочные кошачьи персонажи, такие как Кот в сапогах, являются одними из самых любимых для рисования детьми. Рисунки кошек, нарисованные карандашом или акварелью, могут стать хорошим украшением детской комнаты. Давайте узнаем, как правильно нарисовать кошку. Мы должны следовать пошаговому процессу, чтобы точно нарисовать реалистичного кота.
Видеоурок, как поэтапно нарисовать кошку.
Шаг 1
Из нескольких кругов нарисуйте контур кота.Начните с круга для головы кошки и добавьте пробные линии для формы мордочки кошки. Затем нарисуйте большой овал посередине, который будет туловищем. Нарисуйте две кривые у основания бедер кошки. Наконец, нарисуйте линии, соединяющие голову с шеей.
Шаг 2
Голова кошки. Теперь завершите форму головы кошки. Обратите внимание, на шее и голове спереди есть полосы для кошачьей шерсти. Работая над головой кошки, не забудьте добавить ушки и щеки.Затем нарисуйте глаза и рот кошки по предварительным линиям, начерченным в начале.
Шаг 3
Этап мелких деталей. Нарисуйте линию ушей, чтобы получилось настоящее ухо, а затем добавьте волосы на его лоб. Затем нарисуйте усы и начните определять опору для передних лап. Затем придайте телу больше деталей и кость, идущую от середины груди.
Шаг 4
Закончите рисунок кота . Чтобы закончить набросок, нарисуйте кошке спину, передние лапы и хвост.Сотрите все ненужные линии, которые вы нарисовали на ранних этапах.
Шаг 5
Рисунок кота почти готов! Теперь, когда вы закончили рисовать кошку, вы можете сделать его или ее более реалистичным. Для этого добавьте тени или пятнистый мех. Если хотите, нарисуйте окружающие предметы рядом с кошкой.
Шаг 6
Рисунок кошки готов!
Как поэтапно нарисовать голову кошки
В этом видео вы узнаете, как легко и просто нарисовать голову кошки.Урок рисования головы кошки проводился поэтапно. Возьмите карандаш и лист бумаги и шаг за шагом вы сможете правильно и красиво нарисовать голову кошки.
Как рисовать: Все лучшие уроки рисования
Хотите научиться рисовать? Мы подготовили для вас эту статью, в которой собраны учебные пособия, предназначенные для оттачивания ваших художественных навыков, независимо от ваших способностей. Эти уроки включают в себя все, от рисования частей человеческого тела до животных, цветов и окружающей среды — просто используйте ссылки для перехода напротив, чтобы найти те, которые вам нужны.
Сочетание видеоуроков и письменных пошаговых руководств, эти учителя дадут вам возможность по-настоящему научиться рисовать. Даже если вы опытный профессионал, есть вероятность, что есть хотя бы одна область, которая всегда вас ставит в тупик (носы, кто-нибудь?), И это может быть учебное пособие, которое, наконец, поможет вам сделать этот прорыв. Не забудьте добавить этот пост в закладки и возвращаться всякий раз, когда вы застряли или хотите отточить свои навыки в другой области.
Хотя некоторые из руководств по рисованию здесь используют цифровые инструменты, а другие охватывают более традиционные методы, есть много навыков, которым можно научиться у обоих (если вам нужен новый набор, см. Наше руководство по лучшим карандашам).И, если вы хотите отслеживать свои результаты, чтобы действительно отточить свои навыки карандаша, ознакомьтесь с нашей статьей о лучших лайтбоксах.
Работаете с Adobe Illustrator? Не пропустите наш обзор лучших руководств по Illustrator со всего Интернета. А если вам нужен именно совет по рисованию, обязательно прочтите наши советы по рисованию от экспертов.
Как рисовать: Животные
Как нарисовать собаку
Нарисуйте реалистичную и анатомически правильную собаку
Кейт Олеска предлагает простое пошаговое руководство по рисованию собаки, раскрывающее основные правила, которым нужно следовать чтобы рисунок вашей собаки был реалистичным и анатомически правильным.Собаки разных пород могут выглядеть по-разному, но под мехом они структурно похожи. Так что, даже если выбранная вами собака не такая, как на рисунке выше, это пошаговое руководство пригодится.
Как нарисовать кошку
Лучшие советы по съемке реалистичных пушистых кошачьих
Ключ к созданию реалистичной кошки — это понимание того, что под всем этим пушистым мехом скрывается прочная структура. Узнайте, как нарисовать кошку раз и навсегда, следуя этому простому пошаговому руководству от Кати Олески.Также есть более полезные советы по развитию навыков рисования, как наблюдать и рисовать кошек, а также как распознать внутренний скелет.
Как нарисовать лошадь
Нарисуйте лошадей лучше с глубоким пониманием анатомии и механики лошади
Лошадей, как известно, сложно поймать. Нет массы меха, за которой можно было бы спрятаться, на голове есть множество сложных углов, а скелет работает иначе, чем мы обычно привыкли.К тому же, сделайте ошибку, и ваш конь быстро начнет выглядеть комично. Узнайте, как нарисовать лошадь, которая выглядит реалистично, в этом простом руководстве с полезным видео.
Как нарисовать волка
Узнайте, как нарисовать волка с помощью этого простого видеоурока
Далее, это король всех собак — как нарисовать волка. Вы не поверите, но между собаками и волками есть много различий, поэтому не думайте, что вы можете нарисовать одну, вы также можете нарисовать другую.В этом видеоуроке Масаэ Секи объясняет, чем отличаются эти породы собак, прежде чем приступить к процессу рисования стоящего волка сбоку. В качестве бонуса также есть инструкции о том, как добавить зимнее пальто в более прохладные месяцы.
Как нарисовать птицу
Этот урок о том, как нарисовать птицу, представляет собой пошаговое руководство по рисованию вида птицы сбоку на примере американского малиновки. Урок начинается с объяснения шести основных частей тела, на которые следует обратить внимание при рисовании птицы, прежде чем вырезать ее массу и структуру.Наконец, руководство расскажет о мелких деталях, таких как черты лица, ступни и, самое главное, перья. Также есть советы, как нарисовать птицу с раскрытыми крыльями.
Как нарисовать льва
В этом пошаговом руководстве вы узнаете, как нарисовать льва, в частности, африканского льва-самца, вид сбоку. Вы начнете с определения структуры скелета, затем перейдете к рисованию формы и, наконец, добавите детали для создания точного изображения льва.Вам недостаточно интересно? В этом уроке также будет рассказано, как лучше всего изобразить рыкающего льва.
Как нарисовать слона
Узнайте, как нарисовать самое большое наземное животное в мире
Захватите самое большое наземное животное в мире с помощью этого подробного видеоурока о том, как нарисовать слона. Начните с блокирования форм и покрытия основной анатомии, затем переходите к вырезанию массы и формы тела слона, прежде чем погрузиться в детали кожи этого прекрасного животного.
Как нарисовать медведя
Следуйте этому руководству, чтобы нарисовать реалистичного медведя
Хотите узнать, как нарисовать медведя, который не похож на плюшевого мишку? Это руководство по рисованию предлагает профессиональные советы по правильной анатомии, чтобы вы могли создать правдоподобного медведя.
Как нарисовать дракона
Примите во внимание его вес и предысторию (Изображение предоставлено Алексом Стоуном)
Узнайте, как нарисовать дракона, одно из основных существ в фэнтези. Это руководство содержит 16 профессиональных советов, которые помогут вам нарисовать собственного уникального дракона.Этот совет охватывает все, что вам нужно знать, от использования цвета до рассмотрения его предыстории.
Лучшие советы по рисованию меха
Используйте текстурные кисти рассеивающего типа, чтобы смешать элементы и создать иллюзию меха
Мех может быть трудно раскрашивать эффективно. В этом наборе профессиональных советов концепт-художник Микаэль Леже расскажет, как изобразить густую черную шерсть большого зверя с помощью Photoshop.
Как рисовать перья
Лучшие советы по приданию перьям трехмерной отделки (Изображение предоставлено Иваном Джонс)
Это руководство по рисованию перьев поможет вам рисовать перья с трехмерной отделкой, используя пастель.Вы научитесь использовать блики и тени, чтобы завершить перья, чтобы они выглядели суперреалистично.
Как рисовать мультяшных животных
Узнайте, как добавить индивидуальности существам и персонажам, которые не оставят равнодушными зрителей.
Когда вы научитесь рисовать животных, вам нужно знать, как заставить их эффективно работать в ваших картинах. Эта серия советов экспертов поможет вам лучше понять, как рисовать мультяшных животных с индивидуальными особенностями и как использовать язык тела, чтобы рассказывать истории с вашими существами.
Лучшие на сегодня цены: лучшие инструменты для иллюстраторов
ART DESIGN ASST GRADES 12 …
Palomino Blackwing Pencils -…
DR St Pauls Wooden Field …
Winsor & Newton Series 7 …
Genuine Apple Pencil A1603 …
12,9-дюймовый iPad Pro Wi-Fi …
Как рисовать: Люди
Как нарисовать человека
Какой бы вы художник ни был, научитесь рисовать человека форма — это фундаментальный навык, который вам пригодится.В этом великолепном видеоуроке дизайнер персонажей и иллюстратор Масаэ Секи научит вас рисовать реалистичного и анатомически правильного человека.
Как рисовать глаза
В этом пошаговом руководстве для начинающих рассказывается, как именно нарисовать глаз. За ним легко следить, и вы сразу же сможете нарисовать реалистичные глаза — независимо от того, насколько вы хороши (или плохи) сейчас.
Как нарисовать фигуру
Нарисовать полную человеческую фигуру — нелегкая задача.В этом почти часовом видеоуроке вы узнаете, как нарисовать женскую фигуру, охватывая основные аспекты, включая пропорции фигуры, жесты, позы и плавные линии.
Как рисовать мышцы
Узнайте, как правильно рисовать мышцы (Изображение предоставлено: Патрик Дж. Джонс)
Узнайте, как рисовать мышцы в движении и использовать силу жестов с помощью этого полезного пошагового руководства от художника Патрика Дж. Джонс.
Как рисовать лица
Еще одно руководство для начинающих, это видео объясняет, как рисовать лица с нуля.Вы научитесь рисовать как женские, так и мужские лица, а также узнаете, как продемонстрировать своих персонажей, внеся всего несколько простых изменений.
Как нарисовать нос
Это пошаговое руководство покажет вам, как именно нарисовать нос.
Носы, как известно, сложно сделать правильно. В этом уроке Кейт Олеска разбивает процесс на простые шаги. Она использует масла, но шаги подходят для любой среды.
Как рисовать волосы
В этом подробном видео рассказывается, как рисовать волосы.Это длинное видео, но вам не нужно смотреть его за один присест, вы также можете перемотать вперед. Если вы хотите узнать, как другие художники рисуют волосы, это стоит посмотреть.
Как рисовать руки
Многим художникам сложно рисовать руки
Научиться создавать реалистичные руки — камень преткновения для многих художников. Этот фантастический урок разбивает процесс на простые шаги, так что вы сможете рисовать реалистичные руки в кратчайшие сроки. В нем также есть несколько бонусных уроков по рисованию рук.
Как нарисовать руку
Не забывайте про руки! (Изображение предоставлено Патриком Дж. Джонсом)
Руки привлекают много внимания, но также важно правильно делать руки. В этом уроке Патрик Дж. Джонс объясняет, как нарисовать руку с правильными пропорциями и мышечной структурой.
Добавьте энергии в свои жизненные рисунки
Внесите немного жизни в свои рисунки фигур (Изображение предоставлено: Патрик Дж. Джонс)
В этом более продвинутом руководстве Патрик Джонс покажет вам, как рисовать фигуру с чувством энергии и энергии. движение.Прежде чем переходить к этому руководству, вам нужно будет приобрести базовые навыки, но это отличный способ еще больше расширить вашу технику рисования фигуры.
Как запечатлеть более интересные позы
Попробуйте более сложные позы с помощью этого расширенного руководства (Изображение предоставлено Патриком Дж. Джонсом)
Вы освоили рисование фигуры? Развивайте свои навыки, исследуя более сложные позы. В этом руководстве Патрик Дж. Джонс предлагает советы, которые помогут вам включить эффекты гравитации и сжатия в ваши рисунки фигур.
Как нарисовать персонажа пером и чернилами
Научитесь уверенно рисовать персонажа с помощью пера и чернил (Изображение предоставлено Эндрю Маром)
Это экспертное руководство предоставит вам несколько советов по рисованию персонажа с помощью пера и чернил. чернила. С такими советами, как начало вашего проекта с миниатюр и использование теней для максимального эффекта, это руководство быстро улучшит ваши навыки рисования персонажей. (Если вы разрабатываете своего собственного персонажа, почему бы не взглянуть на наши советы по созданию персонажей?)
25 типов стилей рисования мультфильмов с примерами!
Есть много стилей и типов рисования мультфильмов, из которых вы можете поучиться, и черпайте вдохновение ! От простых стилей рисования мультфильмов до знаменитых, которые вы все время видите в рубашках, по телевизору и на Youtube, им нет конца!
Я перечислил лучших стилей рисования мультфильмов с несколькими примерами, которые вы можете проверить, так что приступим!
Старый стиль рисования мультфильмов
Начнем с очень старых стилей рисования мультфильмов, появившихся много лет назад.
Чаще всего люди называют этот тип рисунка «Мультфильмами Флейшера», поскольку этот художественный стиль широко использовался Fleischer Studios.
Эти художественные стили выполнены в черно-белом цвете и большую часть времени имеют очень контрастные части тела.
Этот стиль обычно характеризуется коротким телом и длинными конечностями.
На самом деле, некоторые люди называют этот стиль рисования (а затем анимации) рисунками лапши.Поскольку руки и ноги, фактически все движение персонажа, будут много двигаться, как если бы в их телах не было костей.
Вот несколько примеров этого стиля рисования мультфильмов:
Вот еще несколько изображений этого особого стиля рисования мультфильмов!
Микки Маус и Бетти Буп
Кстати, некоторым недавним видеоиграм удалось вернуть этот художественный стиль в современную среду. Например, в видеоигре Cuphead на художественный стиль ОЧЕНЬ сильно повлияли такие мультфильмы, как Бетти Буп.
Вот несколько примеров художественного стиля Cuphead.
Видеоигра Cuphead
Вы определенно можете увидеть, откуда художники Cuphead черпали вдохновение!
Современный мультяшный стиль
Это один из самых распространенных художественных стилей, который можно увидеть на каналах, подобных Cartoon Network.
В целом, основные характеристики этого художественного стиля — толстые очертания, очень геометрические формы и красочные цвета.
Одна из главных причин делать искусство таким образом заключается в том, что использование простых форм с небольшим количеством деталей ускоряет общий процесс анимации и экономит деньги студии.Тем не менее, это довольно красивый мультяшный стиль!
Этот художественный стиль популяризирован несколькими современными мультфильмами, вот несколько примеров:
- Gravity Falls
- The Powerpuff Girls
- Кодовое имя: Kids Next Door
- Dexter’s Laboratory
Вот несколько примеров изображений в современном стиле мультяшного искусства.
Гравити Фолз и лаборатория Декстера
Реалистичный мультяшный стиль
Более необычный мультяшный стиль, поскольку в целом рисование мультфильмов имеет тенденцию упрощать формы, реалистичный стиль рисования мультфильмов имеет тенденцию добавлять детали и сохранять формы в соответствии с реальностью.
На самом деле, этот стиль искусства чаще всего используют художники, занимающиеся векторизацией фотографий людей.
В некоторой степени вы также можете включить карикатуры в эту категорию. Карикатуры, как правило, очень реалистичны, не считая полного увеличения и уменьшения отдельных частей тела!
Примеры реалистичных стилей мультипликационного искусства:
- Лучник
- Уродливые американцы
- Общие карикатуры
Уродливые американцы
Стили японского мультфильма
Японские стили мультипликационного искусства, как правило, сильно отличаются от своих западных аналогов.
На самом деле, я решил разделить это на 3 различных стиля искусства, поскольку они сильно отличаются друг от друга. Я чувствую, что могу разделить это даже на несколько частей, но я не хочу заполнять эту статью только стилями японского мультфильма!
Классическая манга
Персонажи старой японской манги, как правило, имеют очень человеческие пропорции, когда дело доходит до их тел, с той разницей, что большую часть времени у них довольно большие глаза.
В целом, этот художественный стиль также имеет тенденцию фокусироваться на более женственных телах с очень угловатыми подбородками и тонкими телами.Некоторые стили даже преувеличивают некоторые части тела, например, действительно длинные ноги, по сравнению с остальными частями тела!
Вот несколько примеров манга в этом художественном стиле:
- Сейлор Мун
- GTO (Великий Учитель Онидзука)
- Урусей Яцура
- Хеллсинг
- О, моя Богиня
А вот несколько изображений для этого классического художественного стиля манги.
Сейлор Мун и ГТО (Великий учитель Онидзука)
Современное аниме
Современный стиль аниме имеет тенденцию быть более сложным, что в основном проявляется в рисунках персонажей в движении.
В настоящее время этот художественный стиль также имеет множество теней и бликов на их персонажах и окружении, что придает ему новый уровень сложности.
Вот несколько примеров современных аниме, в которых используется этот художественный стиль:
- Братство стальных алхимиков
- Атака титанов
- Мастера меча онлайн
- Моя геройская академия
А вот несколько изображений, демонстрирующих этот современный стиль аниме!
Братство Стальных Алхимиков и Академия Моего Героя
Рисунки Чиби
Наконец, вот стиль, с которым я люблю работать.
Стиль рисования чиби — это то, что вы часто можете увидеть в моих статьях. Я обычно использую «мини» в качестве талисмана, чтобы помочь мне показать некоторые процессы, например, в моем сообщении о художественной композиции для начинающих!
Этот художественный стиль ориентирован в основном на превращение ваших персонажей в крошечную версию самих себя. Как если бы вы складывали их в очень маленький контейнер.
Вот несколько примеров серий, в которых используется этот художественный стиль рисования чиби:
- Химото! Умару-чан
- Lucky Star
- Бутылочная фея
А вот пример изображения этого стиля рисования мультфильмов.
Счастливая звезда
Кроме того, если вы хотите рисовать своих собственных персонажей чиби, обязательно ознакомьтесь с моим курсом пошагового рисования персонажей чиби!
Минималистичные стили мультяшного искусства
Минималистский стиль мультяшного искусства в основном встречается в видеоиграх и, как правило, используется либо для того, чтобы понравиться общему стилю, либо для экономии времени!
Поскольку они имеют тенденцию быть более упрощенными, они также имеют тенденцию быстрее создавать и, что наиболее важно, быстрее анимировать.
Очень часто этот стиль рисования мультфильмов выполняется с использованием векторной графики. Он также в основном геометрический, с чистыми цветами, без множества деталей.
Например, есть видеоигра Thomas Was Alone.
А это персонаж Пабло Эрнандеса Дельгадо.
Персонаж Пабло Эрнандеса Дельгадо
Как видите, все еще может быть
.
Заболевания кожи фото и названия у детей: фото с названиями, описание, симптомы, лечение
Болезни кожи фото и названия у детей
Кожные заболевания у детей разного возраста занимают одну из лидирующих позиций среди всех детских патологий. Болезни вызывают различные патогенные микроорганизмы, аллергены, проблема нередко возникает из-за неправильного ухода, нервных переживаний.
Высыпания на коже появляются из-за неправильного ухода или аллергии
Детские болезни с высыпаниями на коже
Многие детские заболевания сопровождаются разными видами высыпаний – пузырьки, прыщи, угри, разноцветные пятна, виды сыпи можно рассмотреть на фото. Кожные проявления присущи инфекционным и неинфекционным патологиям.
Инфекционные заболевания
Инфекционные болезни развиваются при проникновении в организм патогенных вирусов, бактерий, грибков и паразитов.
Разновидности высыпаний вирусного происхождения
Высыпания на коже – один из основных признаков инфекционных вирусных детских патологий, при каждой болезни характер сыпи, её локализация и время появления отличается, что значительно упрощает постановку диагноза.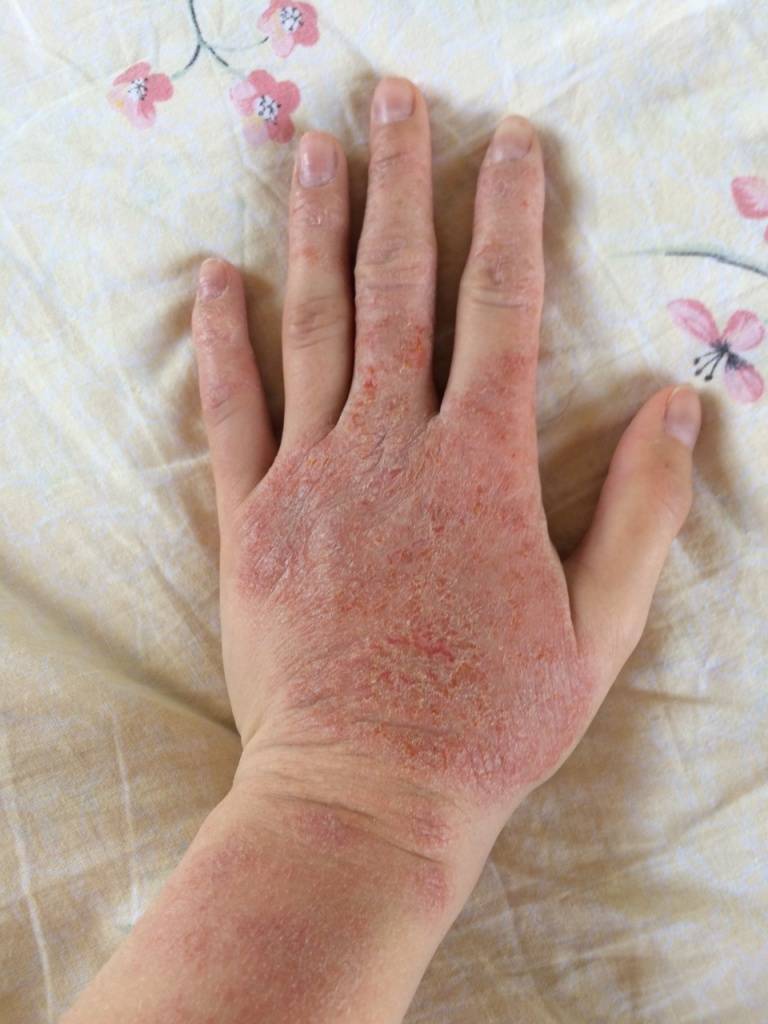 Заболевания передаются воздушно-капельным, алиментарным, контактным путём.
Заболевания передаются воздушно-капельным, алиментарным, контактным путём.
Заболевания, при которых появляются вирусные экзантемы:
- Корь – возбудитель РНК-вирус. Папулёзная сыпь, светлые пятна в области переносицы, за ушными раковинами становятся заметны через 3–4 дня после заражения. Постепенно высыпания опускаются на лицо, грудь и верхнюю часть спины, кожу рук и ног. Дополнительные симптомы – кашель, насморк, конъюнктивит.
- Краснуха – возбудитель тогавирус. Сыпь в виде мелких бледно-розовых пятен появляется уже в первый день болезни, сначала на лице, затем переходит на боковые части туловища, ягодицы, руки и кожу ног. Дополнительные симптомы – боль в суставах, нарушение сна, слабость, температура повышается до 39,5 и более градуса. Заболевание чаще всего диагностируют у детей в возрасте от 6 месяцев до 2–4 лет.
- Ветряная оспа – возбудитель вирус герпеса 3,4 типа, болезнь чаще всего диагностируют у детей дошкольного возраста, младших школьников.
 Везикулы покрывают лицо, тело, иногда слизистые, но на стопах и ладонях пузырьков нет. Первые высыпания появляются на лице, волосистой части головы, в области паха и половых органов, ребёнка беспокоит сильный зуд, у детей температура повышается ненадолго до отметки 38–38,5 градуса.
Везикулы покрывают лицо, тело, иногда слизистые, но на стопах и ладонях пузырьков нет. Первые высыпания появляются на лице, волосистой части головы, в области паха и половых органов, ребёнка беспокоит сильный зуд, у детей температура повышается ненадолго до отметки 38–38,5 градуса. - Детская розеола – возбудитель вирус герпеса 6,7 типа. У ребёнка резко повышается температура, при этом других проявления заболеваний нет, через 4–5 дней показатели так же резко снижаются, появляется сыпь на теле.
- Бородавки, папилломы – небольшие новообразования розового, коричневого цвета, могут быть плоскими или возвышаться над поверхностью кожи. Заражение папилломавирусом происходит при тесном контакте с больным человеком, но патология развивается только при снижении клеточного иммунитета.
- Простой герпес – вирусная инфекция, при которой образуются пузырьки на слизистой и коже ротовой полости, носа, вокруг губ.
- Инфекционный мононуклеоз – возбудитель энтеровирус Коксаки, вирус Эпштейна-Барра.
 Генерализованная инфекция сопровождается болью в области печени и селезёнки, отёком миндалин. Высыпания в виде красных пятен размером 5–15 мм появляются на 5–7 день болезни, постепенно сливаются, чаще всего локализуются на лице. Особенность – при мононуклеозе сыпь не чешется.
Генерализованная инфекция сопровождается болью в области печени и селезёнки, отёком миндалин. Высыпания в виде красных пятен размером 5–15 мм появляются на 5–7 день болезни, постепенно сливаются, чаще всего локализуются на лице. Особенность – при мононуклеозе сыпь не чешется. - Инфекционная эритема – возбудитель парвовирус. На начальном этапе развития болезнь протекает как простуда, через несколько дней на лице и теле появляются многочисленные красные прыщи.
- Моллюск – вирусная инфекция, дети чаще всего заражаются в бассейнах, при использовании предметов гигиены больного человека. Изначально новообразования появляются под кожей, по мере развития болезни выходят на поверхность в виде узелков, после вскрытия внутри можно увидеть белую неоднородную массу, в ней находится много вирусов.
Важно!
Практически всегда инфекционная сыпь сопровождается повышением температуры, слабостью, нередко увеличиваются лимфоузлы. Высыпания имеют строгую этапность, постепенно охватывают новые участки кожи.
Бактериальные заболевания
У детей бактериальные болезни с кожными проявлениями чаще всего возникают на фоне заражения стрептококками, стафилококками, микробы проникают в организм воздушно-капельным путем, через ранки и царапины на коже.
Скарлатина сначала проявляется на лице, а затем перебирается на другие части тела
Виды патологий:
- Скарлатина – возбудитель стрептококки из группы A. Сыпь может появиться уже в течение 24 часов после заражения – на щеках появляются обширные красные розеолы с мелкими розовыми точками внутри, шероховатые на ощупь, постепенно они бледнеют, становятся коричневого цвета. Высыпания с лица опускаются на живот, спину, шею, бёдра, при этом в области носогубного треугольника сыпь нет. Дополнительные симптомы – лихорадка, боль в горле, диарея, язык покрыт белым налётом, но через сутки краснеет, на поверхности явно проявляются сосочки.
- Мигрирующая эритема – бактериальный дерматоз, возникает после укуса клеша.
 Через 1–2 дня в месте укуса появляется круглое пятно, кожа внутри краснеет, шелушится, постепенно очаг воспаления разрастается. Зуд, покалывание и раздражение возникают только в том случае, если укус пришёлся на область с тонкой, чувствительной кожей. Без надлежащего лечения инфекция распространяется в органы центральной нервной системы, возможно развитие менингита.
Через 1–2 дня в месте укуса появляется круглое пятно, кожа внутри краснеет, шелушится, постепенно очаг воспаления разрастается. Зуд, покалывание и раздражение возникают только в том случае, если укус пришёлся на область с тонкой, чувствительной кожей. Без надлежащего лечения инфекция распространяется в органы центральной нервной системы, возможно развитие менингита. - Фолликулит, фурункулёз, карбункулёз – воспаление одного или нескольких волосяного фолликула, часто патологический процесс распространяется на окружающие ткани. Поражённые области красные, горячие на ощупь, болезнь нередко сопровождается повышением температуры.
- Гидраденит – гнойники образуются в потовых железах, сыпь локализуется подмышками, в паховой области, в складках кожи, болезнь развивается только у подростков.
- Стрептодермия – на лице и конечностях, в складках кожи появляются пузырьки с гнойным содержимым, которые легко лопаются, образуются волдыри и язвы красного цвета.
- Эктима – кожа покрывается глубокими язвами диаметром 2–4 см, воспалённые участки имеют мягкое дно, покрываются сухими корочками.

Эктима сопровождается язвами на коже
У новорождённых иногда диагностируют венерологические заболевания – сифилис, генитальный герпес, хламидиоз, заражение происходит внутриутробно или в момент прохождения ребёнка по родовым путям. Венерические высыпания разнообразны – пятнисто-папулёзная сыпь, эрозии, язвочки, шанкры, узелки, появляются они на гениталиях, в складках кожи, на лице, реже их можно обнаружить на слизистых. ЗППП нередко выявляют и у подростков, которые рано начинают половую жизнь, плохо разбираются в вопросах безопасного секса.
Стафилококки поражают фолликулы и железы, стрептококковые инфекции развиваются на гладкой коже, чаще всего вокруг рта и носа.
Паразитарные инфекции
Паразитарные заболевания возникают при заражении вшами, клещами, патологии очень заразные, стремительно распространяются в детских коллективах.
Педикулёз проявляется сильным зудом головы и пятнами на коже
Список распространённых заболеваний:
- Педикулёз – заражение вшами.
 Заболевание сопровождается сильным зудом, на коже появляются красные точки, на волосах много гнид.
Заболевание сопровождается сильным зудом, на коже появляются красные точки, на волосах много гнид. - Чесотка – инфицирование чесоточным клещом. На коже образуются чесоточные ходы – небольшие извилистые линии розового или серого цвета, для заболевания характерен сильный зуд, который усиливается в ночное время.
- Демодекоз – заражение клещом демодекс. Болезнь проявляется в виде розовых угрей и гранулем, болячки на лице сопровождаются сильным зудом глаз, обильным слезотечением.
Сыпь на теле нередко возникает при заражении глистами – паразиты выделяют ядовитые вещества в ходе своей жизнедеятельности, что вызывает сильные аллергические реакции
Грибковые патологии
Микозы возникают при активном росте патогенных грибков, часто поражают не только кожу, но и волосы, ногтевые пластины, высыпания обычно затрагивают обширные участки. Причины болезней – длительный приём антибиотиков или применение антисептиков, сбои в работе эндокринной системы, плохая экология, авитаминоз, частые стрессы.
Кератомикоз — отрубевидный лишай, поражающий верхний слой эпидермиса
Разновидности микозов у детей:
- Кератомикоз – отрубевидный, разноцветный лишай, узловатая трихоспория. Для заболеваний характерно отсутствие воспалительного процесса, незначительные поражения верхних слоёв эпидермиса.
- Дерматофития – трихофития, микроспория. Патологические процессы проникают вглубь эпидермиса, поражают ногти и волосы.
- Кандидоз – возникает при увеличении численности грибков рода кандида. Патология поражает кожу, слизистые, сопровождается появлением творожистого налёта с кислым запахом, многочисленными белыми мелким прыщами.
- Глубокие микозы – хромомикоз, гистоплазмоз, бластомикоз. Грибки проникают вглубь кожи, поражают близлежащие ткани и внутренние органы.
Кандидоз поражает слизистые оболочки
Грибковая сыпь имеет вид пятен разного диаметра и формы, они могут быть окрашены в розовый, желтовато-коричневый цвет, их поверхность шелушится, покрыта чешуйками.
Грибковые болезни часто носят хронический характер, обострения возникают на фоне ослабления иммунитета.
Неинфекционные виды сыпи
Высыпания неинфекционного характера возникают на фоне неправильного ухода, могут свидетельствовать о нарушениях в работе внутренних органов.
При токсической эритеме появляются пятна на разных участках кожи, вызванные сменой окружающей среды
Основные виды высыпаний неинфекционного происхождения:
- Акне новорождённых – многочисленные прыщи жёлтого или белого цвета на лбу, щеках, вокруг носа присутствуют при рождении, или появляются в течение первых 6 месяцев жизни ребёнка. Патология возникает под влиянием гормона эстрогена, из-за активной работы половых желёз, специфического лечения не требует.
- Токсическая эритема – реакция кожи новорождённого на новую окружающую среду. На груди, ягодицах, в местах сгиба конечностей появляются группы пятен разного размера, пузырьки желтовато-серого цвета, кожа в местах высыпаний плотная.
 При локализованной форме сыпь исчезает в течение 2–4 дней, при генерализованной и распространённой может сохраняться до 20 дней, при этом наблюдается повышение температуры, младенец становится беспокойным из-за сильного зуда.
При локализованной форме сыпь исчезает в течение 2–4 дней, при генерализованной и распространённой может сохраняться до 20 дней, при этом наблюдается повышение температуры, младенец становится беспокойным из-за сильного зуда. - Милиа – мелкие узелки белого цвета локализуются на лице. Заболевание развивается через 7–14 дней после рождения ребёнка из-за закупорки сальных желез.
- Пилярный (фолликулярный) кератоз – хроническое заболевание, возникает из-за нарушения процесса слущивания и ороговения клеток эпителия. Небольшие шершавые узелки появляются в местах расположения волосяных фолликул, чаще всего болезнь проходит с наступлением пубертатного возраста.
- Пелёночный дерматит – следствие неправильного ухода за кожей ребёнка. Покраснения, пузырьки, шелушение появляются в паховой области, в складках кожи, в местах трения об одежду.
- Себорейный дерматит – развивается у новорождённых и подростков при нарушении работы сальных желёз, проблема возникает из-за перегрева, повышенной потливости, погрешностей в питании, стресса.
 Симптомы – кожа отекает, краснеет, шелушится, беспокоит сильный зуд и жжение, ухудшается состояние и внешний вид волос, но голове появляются корочки жёлтого цвета.
Симптомы – кожа отекает, краснеет, шелушится, беспокоит сильный зуд и жжение, ухудшается состояние и внешний вид волос, но голове появляются корочки жёлтого цвета. - Потница – раздражение кожи из-за повышенного потоотделения, несоблюдения гигиенических норм, появляются мелкие пузырьки розового, перламутрового, белого, телесного цвета.
Припухлости и зудящие высыпания после укусов насекомых – разновидность неинфекционной сыпи.
Аллергические кожные болезни
Аллергодерматозы довольно часто выявляют у детей, развиваются на фоне инфекционных патологий, неправильного питания, аллергенами могут быть продукты, средства бытовой химии, пыльца растений, шерсть животных, пыль, лекарства. Нередко аллергия передаётся по наследству.
Атопический дерматит — аллергическая патология
Список дерматозов аллергического происхождения:
- Контактный дерматит – сильное раздражение беспокоит после контакта со средствами бытовой химии, некоторыми растениями, при непереносимости солнечного света, низких температур.
 Обычно волдыри, красные пятна исчезают самостоятельно, когда прекращается воздействие аллергенов.
Обычно волдыри, красные пятна исчезают самостоятельно, когда прекращается воздействие аллергенов. - Диатез – на щеках появляются красные шершавые пятна, заболевание возникает у грудничков до года, если мама употребляет запрещённые продукты, у детей старшего возраста подобные высыпания свидетельствуют о пищевой аллергии.
- Атопический дерматит – наиболее распространённый вид аллергической детской патологии, часто имеет наследственный характер. Полиморфная сыпь в виде красных пятен неправильной формы, пустул, везикул появляется на различных участках, но чаще всего на лице, голове, в местах сгиба суставов, в складках. Симптомы – сильный зуд, покраснение кожи, сосудистая сетка, повышенная сухость кожи, утолщение всех слоёв эпидермиса, нарушение психоэмоционального состояния.
- Токсидермия – острое воспаление кожных покровов и слизистых проявляется под воздействием аллергенов, характеризуется появлением сыпь, волдырей, гнойных узелков.
 Раздражителями могут быть продукты питания, лекарства, токсичные пары. Дополнительные симптомы – повышение температуры, озноб, зуд, воспалённые участки болят, иногда наблюдается рвота и тошнота.
Раздражителями могут быть продукты питания, лекарства, токсичные пары. Дополнительные симптомы – повышение температуры, озноб, зуд, воспалённые участки болят, иногда наблюдается рвота и тошнота. - Крапивница – возникает после контакта с растениями, укуса насекомых, употребления продуктов-аллергенов, при лечении антибиотиками, на фоне инфекционных заболеваний. Волдыри локализуются на разных участках кожи и слизистых, ребёнка беспокоит сильный зуд.
- Экзема – чаще последствие сильного стресса, болезнь носит рецидивирующий характер, обострение отмечают зимой.
Нередко сыпь появляется при ОРВИ, гриппе – это связано с резким снижением иммунитета, что приводит к появлению аллергических высыпаний. При простуде чаще всего наблюдают крапивницу – на коже образуются множественные мелкие пузырьки.
Сыпь как проявление заболеваний внутренних органов
Нередко сыпь свидетельствует о нарушении в работе внутренних органов, высыпания появляются, если в организме скапливается большое количество токсинов, часть из них выводится через поры. Чаще всего кожные проявления возникают при заболеваниях ЖКТ, печени, кишечника, гематологических патологиях.
Чаще всего кожные проявления возникают при заболеваниях ЖКТ, печени, кишечника, гематологических патологиях.
Прыщи на лице ребёнка проявляются из-за проблем в работе кишечника
Описание сыпи при различных заболеваниях
| Виды болезней | Характеристика высыпаний |
| Болезни кишечника | Дерматит, прыщи, угревая сыпь, шелушение – обычно высыпания локализуются на лице. |
| Заболевания печени | Единичные пятнышки красного цвета, гнойнички, мелкая розовая сыпь по всему телу, кожа на ладонях становится мраморной. Печёночные бляшки – плоские уплотнения желтоватого цвета, располагаются на конечностях, веках, подмышками. |
| Заболевания крови | Пурпура – многочисленные мелкие синяки по всему телу. Небольшие узелки на нижних конечностях и ягодицах. |
| Болезни почек | Повышенная сухость, пожелтение кожи, пигментные пятна, зудящая сыпь по всему телу. |
При заболеваниях внутренних органов обычно сыпь располагается симметрично.
Лечение кожных заболеваний у детей
Поскольку детские кожные заболевания возникают под воздействием разных факторов, при появлении сыпи у ребёнка посетите дерматолога, он назначит анализы для выявления причин патологии.
Для выявления патологий посетите врача
Для борьбы с дерматозом используют препараты против основных возбудителей заболевания, применяют наружные средства и таблетки, действие которых направлено на устранение неприятных проявлений, укрепление иммунитета. В качестве дополнительных методов лечения используют физиопроцедуры – УВЧ, УФО, лазеротерапию.
Терапию проводят в домашних условиях, при хроническом течении кожных заболеваний детям выписывают путёвки в специализированные санатории.
Ацикловир помогает избавиться от герпеса
Чем лечить кожные заболевания
| Название лекарственного препарата | К какой группе относится | Для чего назначают |
| Виферон, Панавир | Противовирусные | При дерматозах вирусного происхождения. |
| Ацикловир | Противогерпесное средство | При инфекциях, которые вызваны различными типами вируса герпес. |
| Колломак, Ферезол | Прижигающие средства | Помогают убрать бородавки. |
| Ламизил, Кетоконазол, Флуконазол, шампунь Низорал, Дермазол | Противогрибковые препараты | При микозах, себорее. |
| Тетрациклин, Эритромицин | Антибиотики | При гнойных поражениях, присоединении вторичных инфекций из-за расчёсывания сыпи. |
| Медифокс, Бензилбензоат, серная мазь | Акарицидные препараты | При чесотке. |
| Педикулен Ультра, Никс | Противопедикулезные препараты | При педикулёзе. |
| Трихопол, Метронидазол | Противопротозойные средства | При демодекозе |
| Зиртек, Цетрин | Антигистаминные | Назначают при всех видах дерматозов для устранения зуда, отёчности. |
| Преднизолон, Дипроспан, Гидрокортизоновая мазь, Лоринден | Глюкокортикостероиды | Устраняют сильные воспалительные процессы, нестерпимый зуд при тяжёлых формах кожных заболеваний. |
| Полисорб, активированный уголь | Энтеросорбенты | Выводят токсины, аллергены из организма, необходимы при всех видах кожных заболеваний. |
| Ибупрофен, парацетамол | Жаропонижающее | Снижают температурные показатели при инфекционных заболеваниях. |
| Иммунал, Полиоксидоний | Иммуномодуляторы | Укрепляют иммунитет, лекарства необходимы при любых видах дерматозов. |
| Бепантен | Наружные средства со смягчающим действием | При сильном шелушении кожи. |
| Мирамистин, Фукорцин | Антисептики | Для смазывания высыпаний при дерматозах. |
| Тенотен, Пантогам | Седативные средства | При нервных расстройствах. |
Бепантен применяют при сухости кожи и её шелушении
Если сыпь возникла на фоне заболеваний почек, печени, крови, органов пищеварительной системы, необходимо устранить основное заболевание.
Профилактика детских заболеваний кожи
Полностью предотвратить появление высыпаний на коже ребёнка практически невозможно, но соблюдение простых правил поможет свести риск развития дерматологических проблем к минимуму.
Как избежать болезней кожи:
- своевременная вакцинация – прививки защищают детей от многих вирусных заболеваний;
- регулярно укреплять иммунитет – закаливание, соблюдение режима дня, правильное питание, занятие спортом;
- соблюдать правила гигиены;
- регулярно проводить влажную уборку, проветривать помещения;
- все ранки и царапины сразу обрабатывать антисептическими средствами;
- дважды в год принимать витаминные комплексы;
- не давать ребёнку антибиотики, другие сильнодействующие препараты без назначения врача;
- регулярно посещать профильных специалистов для профилактического осмотра.
Своевременная вакцинация ребёнка позволит защитить его от инфекций и вирусов
Большинство кожных заболеваний заразны, больных детей следует оградить от общения со здоровыми, посещать школу и садик можно только при наличии справки от дерматолога.
Высыпания на коже могут появиться у каждого ребёнка, задача родителей – вовремя обратиться к дерматологу для выявления причины заболевания, точно выполнять все рекомендации врача, поддерживать чистоту в комнате, соблюдать гигиенические правила.
Все болезни кожи у детей фото
Кожные заболевания у детей разного возраста занимают одну из лидирующих позиций среди всех детских патологий. Болезни вызывают различные патогенные микроорганизмы, аллергены, проблема нередко возникает из-за неправильного ухода, нервных переживаний.
Высыпания на коже появляются из-за неправильного ухода или аллергии
Детские болезни с высыпаниями на коже
Многие детские заболевания сопровождаются разными видами высыпаний – пузырьки, прыщи, угри, разноцветные пятна, виды сыпи можно рассмотреть на фото. Кожные проявления присущи инфекционным и неинфекционным патологиям.
Инфекционные заболевания
Инфекционные болезни развиваются при проникновении в организм патогенных вирусов, бактерий, грибков и паразитов.
Разновидности высыпаний вирусного происхождения
Высыпания на коже – один из основных признаков инфекционных вирусных детских патологий, при каждой болезни характер сыпи, её локализация и время появления отличается, что значительно упрощает постановку диагноза. Заболевания передаются воздушно-капельным, алиментарным, контактным путём.
Заболевания передаются воздушно-капельным, алиментарным, контактным путём.
Заболевания, при которых появляются вирусные экзантемы:
- Корь – возбудитель РНК-вирус. Папулёзная сыпь, светлые пятна в области переносицы, за ушными раковинами становятся заметны через 3–4 дня после заражения. Постепенно высыпания опускаются на лицо, грудь и верхнюю часть спины, кожу рук и ног. Дополнительные симптомы – кашель, насморк, конъюнктивит.
- Краснуха – возбудитель тогавирус. Сыпь в виде мелких бледно-розовых пятен появляется уже в первый день болезни, сначала на лице, затем переходит на боковые части туловища, ягодицы, руки и кожу ног. Дополнительные симптомы – боль в суставах, нарушение сна, слабость, температура повышается до 39,5 и более градуса. Заболевание чаще всего диагностируют у детей в возрасте от 6 месяцев до 2–4 лет.
- Ветряная оспа – возбудитель вирус герпеса 3,4 типа, болезнь чаще всего диагностируют у детей дошкольного возраста, младших школьников.
 Везикулы покрывают лицо, тело, иногда слизистые, но на стопах и ладонях пузырьков нет. Первые высыпания появляются на лице, волосистой части головы, в области паха и половых органов, ребёнка беспокоит сильный зуд, у детей температура повышается ненадолго до отметки 38–38,5 градуса.
Везикулы покрывают лицо, тело, иногда слизистые, но на стопах и ладонях пузырьков нет. Первые высыпания появляются на лице, волосистой части головы, в области паха и половых органов, ребёнка беспокоит сильный зуд, у детей температура повышается ненадолго до отметки 38–38,5 градуса. - Детская розеола – возбудитель вирус герпеса 6,7 типа. У ребёнка резко повышается температура, при этом других проявления заболеваний нет, через 4–5 дней показатели так же резко снижаются, появляется сыпь на теле.
- Бородавки, папилломы – небольшие новообразования розового, коричневого цвета, могут быть плоскими или возвышаться над поверхностью кожи. Заражение папилломавирусом происходит при тесном контакте с больным человеком, но патология развивается только при снижении клеточного иммунитета.
- Простой герпес – вирусная инфекция, при которой образуются пузырьки на слизистой и коже ротовой полости, носа, вокруг губ.
- Инфекционный мононуклеоз – возбудитель энтеровирус Коксаки, вирус Эпштейна-Барра.
 Генерализованная инфекция сопровождается болью в области печени и селезёнки, отёком миндалин. Высыпания в виде красных пятен размером 5–15 мм появляются на 5–7 день болезни, постепенно сливаются, чаще всего локализуются на лице. Особенность – при мононуклеозе сыпь не чешется.
Генерализованная инфекция сопровождается болью в области печени и селезёнки, отёком миндалин. Высыпания в виде красных пятен размером 5–15 мм появляются на 5–7 день болезни, постепенно сливаются, чаще всего локализуются на лице. Особенность – при мононуклеозе сыпь не чешется. - Инфекционная эритема – возбудитель парвовирус. На начальном этапе развития болезнь протекает как простуда, через несколько дней на лице и теле появляются многочисленные красные прыщи.
- Моллюск – вирусная инфекция, дети чаще всего заражаются в бассейнах, при использовании предметов гигиены больного человека. Изначально новообразования появляются под кожей, по мере развития болезни выходят на поверхность в виде узелков, после вскрытия внутри можно увидеть белую неоднородную массу, в ней находится много вирусов.
Важно!
Практически всегда инфекционная сыпь сопровождается повышением температуры, слабостью, нередко увеличиваются лимфоузлы. Высыпания имеют строгую этапность, постепенно охватывают новые участки кожи.
Бактериальные заболевания
У детей бактериальные болезни с кожными проявлениями чаще всего возникают на фоне заражения стрептококками, стафилококками, микробы проникают в организм воздушно-капельным путем, через ранки и царапины на коже.
Скарлатина сначала проявляется на лице, а затем перебирается на другие части тела
Виды патологий:
- Скарлатина – возбудитель стрептококки из группы A. Сыпь может появиться уже в течение 24 часов после заражения – на щеках появляются обширные красные розеолы с мелкими розовыми точками внутри, шероховатые на ощупь, постепенно они бледнеют, становятся коричневого цвета. Высыпания с лица опускаются на живот, спину, шею, бёдра, при этом в области носогубного треугольника сыпь нет. Дополнительные симптомы – лихорадка, боль в горле, диарея, язык покрыт белым налётом, но через сутки краснеет, на поверхности явно проявляются сосочки.
- Мигрирующая эритема – бактериальный дерматоз, возникает после укуса клеша.
 Через 1–2 дня в месте укуса появляется круглое пятно, кожа внутри краснеет, шелушится, постепенно очаг воспаления разрастается. Зуд, покалывание и раздражение возникают только в том случае, если укус пришёлся на область с тонкой, чувствительной кожей. Без надлежащего лечения инфекция распространяется в органы центральной нервной системы, возможно развитие менингита.
Через 1–2 дня в месте укуса появляется круглое пятно, кожа внутри краснеет, шелушится, постепенно очаг воспаления разрастается. Зуд, покалывание и раздражение возникают только в том случае, если укус пришёлся на область с тонкой, чувствительной кожей. Без надлежащего лечения инфекция распространяется в органы центральной нервной системы, возможно развитие менингита. - Фолликулит, фурункулёз, карбункулёз – воспаление одного или нескольких волосяного фолликула, часто патологический процесс распространяется на окружающие ткани. Поражённые области красные, горячие на ощупь, болезнь нередко сопровождается повышением температуры.
- Гидраденит – гнойники образуются в потовых железах, сыпь локализуется подмышками, в паховой области, в складках кожи, болезнь развивается только у подростков.
- Стрептодермия – на лице и конечностях, в складках кожи появляются пузырьки с гнойным содержимым, которые легко лопаются, образуются волдыри и язвы красного цвета.
- Эктима – кожа покрывается глубокими язвами диаметром 2–4 см, воспалённые участки имеют мягкое дно, покрываются сухими корочками.

Эктима сопровождается язвами на коже
У новорождённых иногда диагностируют венерологические заболевания – сифилис, генитальный герпес, хламидиоз, заражение происходит внутриутробно или в момент прохождения ребёнка по родовым путям. Венерические высыпания разнообразны – пятнисто-папулёзная сыпь, эрозии, язвочки, шанкры, узелки, появляются они на гениталиях, в складках кожи, на лице, реже их можно обнаружить на слизистых. ЗППП нередко выявляют и у подростков, которые рано начинают половую жизнь, плохо разбираются в вопросах безопасного секса.
Стафилококки поражают фолликулы и железы, стрептококковые инфекции развиваются на гладкой коже, чаще всего вокруг рта и носа.
Паразитарные инфекции
Паразитарные заболевания возникают при заражении вшами, клещами, патологии очень заразные, стремительно распространяются в детских коллективах.
Педикулёз проявляется сильным зудом головы и пятнами на коже
Список распространённых заболеваний:
- Педикулёз – заражение вшами.
 Заболевание сопровождается сильным зудом, на коже появляются красные точки, на волосах много гнид.
Заболевание сопровождается сильным зудом, на коже появляются красные точки, на волосах много гнид. - Чесотка – инфицирование чесоточным клещом. На коже образуются чесоточные ходы – небольшие извилистые линии розового или серого цвета, для заболевания характерен сильный зуд, который усиливается в ночное время.
- Демодекоз – заражение клещом демодекс. Болезнь проявляется в виде розовых угрей и гранулем, болячки на лице сопровождаются сильным зудом глаз, обильным слезотечением.
Сыпь на теле нередко возникает при заражении глистами – паразиты выделяют ядовитые вещества в ходе своей жизнедеятельности, что вызывает сильные аллергические реакции
Грибковые патологии
Микозы возникают при активном росте патогенных грибков, часто поражают не только кожу, но и волосы, ногтевые пластины, высыпания обычно затрагивают обширные участки. Причины болезней – длительный приём антибиотиков или применение антисептиков, сбои в работе эндокринной системы, плохая экология, авитаминоз, частые стрессы.
Кератомикоз — отрубевидный лишай, поражающий верхний слой эпидермиса
Разновидности микозов у детей:
- Кератомикоз – отрубевидный, разноцветный лишай, узловатая трихоспория. Для заболеваний характерно отсутствие воспалительного процесса, незначительные поражения верхних слоёв эпидермиса.
- Дерматофития – трихофития, микроспория. Патологические процессы проникают вглубь эпидермиса, поражают ногти и волосы.
- Кандидоз – возникает при увеличении численности грибков рода кандида. Патология поражает кожу, слизистые, сопровождается появлением творожистого налёта с кислым запахом, многочисленными белыми мелким прыщами.
- Глубокие микозы – хромомикоз, гистоплазмоз, бластомикоз. Грибки проникают вглубь кожи, поражают близлежащие ткани и внутренние органы.
Кандидоз поражает слизистые оболочки
Грибковая сыпь имеет вид пятен разного диаметра и формы, они могут быть окрашены в розовый, желтовато-коричневый цвет, их поверхность шелушится, покрыта чешуйками.
Грибковые болезни часто носят хронический характер, обострения возникают на фоне ослабления иммунитета.
Неинфекционные виды сыпи
Высыпания неинфекционного характера возникают на фоне неправильного ухода, могут свидетельствовать о нарушениях в работе внутренних органов.
При токсической эритеме появляются пятна на разных участках кожи, вызванные сменой окружающей среды
Основные виды высыпаний неинфекционного происхождения:
- Акне новорождённых – многочисленные прыщи жёлтого или белого цвета на лбу, щеках, вокруг носа присутствуют при рождении, или появляются в течение первых 6 месяцев жизни ребёнка. Патология возникает под влиянием гормона эстрогена, из-за активной работы половых желёз, специфического лечения не требует.
- Токсическая эритема – реакция кожи новорождённого на новую окружающую среду. На груди, ягодицах, в местах сгиба конечностей появляются группы пятен разного размера, пузырьки желтовато-серого цвета, кожа в местах высыпаний плотная. При локализованной форме сыпь исчезает в течение 2–4 дней, при генерализованной и распространённой может сохраняться до 20 дней, при этом наблюдается повышение температуры, младенец становится беспокойным из-за сильного зуда.
- Милиа – мелкие узелки белого цвета локализуются на лице. Заболевание развивается через 7–14 дней после рождения ребёнка из-за закупорки сальных желез.
- Пилярный (фолликулярный) кератоз – хроническое заболевание, возникает из-за нарушения процесса слущивания и ороговения клеток эпителия. Небольшие шершавые узелки появляются в местах расположения волосяных фолликул, чаще всего болезнь проходит с наступлением пубертатного возраста.
- Пелёночный дерматит – следствие неправильного ухода за кожей ребёнка. Покраснения, пузырьки, шелушение появляются в паховой области, в складках кожи, в местах трения об одежду.
- Себорейный дерматит – развивается у новорождённых и подростков при нарушении работы сальных желёз, проблема возникает из-за перегрева, повышенной потливости, погрешностей в питании, стресса. Симптомы – кожа отекает, краснеет, шелушится, беспокоит сильный зуд и жжение, ухудшается состояние и внешний вид волос, но голове появляются корочки жёлтого цвета.
- Потница – раздражение кожи из-за повышенного потоотделения, несоблюдения гигиенических норм, появляются мелкие пузырьки розового, перламутрового, белого, телесного цвета.
Припухлости и зудящие высыпания после укусов насекомых – разновидность неинфекционной сыпи.
Аллергические кожные болезни
Аллергодерматозы довольно часто выявляют у детей, развиваются на фоне инфекционных патологий, неправильного питания, аллергенами могут быть продукты, средства бытовой химии, пыльца растений, шерсть животных, пыль, лекарства. Нередко аллергия передаётся по наследству.
Атопический дерматит — аллергическая патология
Список дерматозов аллергического происхождения:
- Контактный дерматит – сильное раздражение беспокоит после контакта со средствами бытовой химии, некоторыми растениями, при непереносимости солнечного света, низких температур. Обычно волдыри, красные пятна исчезают самостоятельно, когда прекращается воздействие аллергенов.
- Диатез – на щеках появляются красные шершавые пятна, заболевание возникает у грудничков до года, если мама употребляет запрещённые продукты, у детей старшего возраста подобные высыпания свидетельствуют о пищевой аллергии.
- Атопический дерматит – наиболее распространённый вид аллергической детской патологии, часто имеет наследственный характер. Полиморфная сыпь в виде красных пятен неправильной формы, пустул, везикул появляется на различных участках, но чаще всего на лице, голове, в местах сгиба суставов, в складках. Симптомы – сильный зуд, покраснение кожи, сосудистая сетка, повышенная сухость кожи, утолщение всех слоёв эпидермиса, нарушение психоэмоционального состояния.
- Токсидермия – острое воспаление кожных покровов и слизистых проявляется под воздействием аллергенов, характеризуется появлением сыпь, волдырей, гнойных узелков. Раздражителями могут быть продукты питания, лекарства, токсичные пары. Дополнительные симптомы – повышение температуры, озноб, зуд, воспалённые участки болят, иногда наблюдается рвота и тошнота.
- Крапивница – возникает после контакта с растениями, укуса насекомых, употребления продуктов-аллергенов, при лечении антибиотиками, на фоне инфекционных заболеваний. Волдыри локализуются на разных участках кожи и слизистых, ребёнка беспокоит сильный зуд.
- Экзема – чаще последствие сильного стресса, болезнь носит рецидивирующий характер, обострение отмечают зимой.
Нередко сыпь появляется при ОРВИ, гриппе – это связано с резким снижением иммунитета, что приводит к появлению аллергических высыпаний. При простуде чаще всего наблюдают крапивницу – на коже образуются множественные мелкие пузырьки.
Сыпь как проявление заболеваний внутренних органов
Нередко сыпь свидетельствует о нарушении в работе внутренних органов, высыпания появляются, если в организме скапливается большое количество токсинов, часть из них выводится через поры. Чаще всего кожные проявления возникают при заболеваниях ЖКТ, печени, кишечника, гематологических патологиях.
Прыщи на лице ребёнка проявляются из-за проблем в работе кишечника
Описание сыпи при различных заболеваниях
| Виды болезней | Характеристика высыпаний |
| Болезни кишечника | Дерматит, прыщи, угревая сыпь, шелушение – обычно высыпания локализуются на лице. |
| Заболевания печени | Единичные пятнышки красного цвета, гнойнички, мелкая розовая сыпь по всему телу, кожа на ладонях становится мраморной. Печёночные бляшки – плоские уплотнения желтоватого цвета, располагаются на конечностях, веках, подмышками. |
| Заболевания крови | Пурпура – многочисленные мелкие синяки по всему телу. Небольшие узелки на нижних конечностях и ягодицах. |
| Болезни почек | Повышенная сухость, пожелтение кожи, пигментные пятна, зудящая сыпь по всему телу. |
При заболеваниях внутренних органов обычно сыпь располагается симметрично.
Лечение кожных заболеваний у детей
Поскольку детские кожные заболевания возникают под воздействием разных факторов, при появлении сыпи у ребёнка посетите дерматолога, он назначит анализы для выявления причин патологии.
Для выявления патологий посетите врача
Для борьбы с дерматозом используют препараты против основных возбудителей заболевания, применяют наружные средства и таблетки, действие которых направлено на устранение неприятных проявлений, укрепление иммунитета. В качестве дополнительных методов лечения используют физиопроцедуры – УВЧ, УФО, лазеротерапию.
Терапию проводят в домашних условиях, при хроническом течении кожных заболеваний детям выписывают путёвки в специализированные санатории.
Ацикловир помогает избавиться от герпеса
Чем лечить кожные заболевания
| Название лекарственного препарата | К какой группе относится | Для чего назначают |
| Виферон, Панавир | Противовирусные | При дерматозах вирусного происхождения. |
| Ацикловир | Противогерпесное средство | При инфекциях, которые вызваны различными типами вируса герпес. |
| Колломак, Ферезол | Прижигающие средства | Помогают убрать бородавки. |
| Ламизил, Кетоконазол, Флуконазол, шампунь Низорал, Дермазол | Противогрибковые препараты | При микозах, себорее. |
| Тетрациклин, Эритромицин | Антибиотики | При гнойных поражениях, присоединении вторичных инфекций из-за расчёсывания сыпи. |
| Медифокс, Бензилбензоат, серная мазь | Акарицидные препараты | При чесотке. |
| Педикулен Ультра, Никс | Противопедикулезные препараты | При педикулёзе. |
| Трихопол, Метронидазол | Противопротозойные средства | При демодекозе |
| Зиртек, Цетрин | Антигистаминные | Назначают при всех видах дерматозов для устранения зуда, отёчности. |
| Преднизолон, Дипроспан, Гидрокортизоновая мазь, Лоринден | Глюкокортикостероиды | Устраняют сильные воспалительные процессы, нестерпимый зуд при тяжёлых формах кожных заболеваний. |
| Полисорб, активированный уголь | Энтеросорбенты | Выводят токсины, аллергены из организма, необходимы при всех видах кожных заболеваний. |
| Ибупрофен, парацетамол | Жаропонижающее | Снижают температурные показатели при инфекционных заболеваниях. |
| Иммунал, Полиоксидоний | Иммуномодуляторы | Укрепляют иммунитет, лекарства необходимы при любых видах дерматозов. |
| Бепантен | Наружные средства со смягчающим действием | При сильном шелушении кожи. |
| Мирамистин, Фукорцин | Антисептики | Для смазывания высыпаний при дерматозах. |
| Тенотен, Пантогам | Седативные средства | При нервных расстройствах. |
Бепантен применяют при сухости кожи и её шелушении
Если сыпь возникла на фоне заболеваний почек, печени, крови, органов пищеварительной системы, необходимо устранить основное заболевание.
Профилактика детских заболеваний кожи
Полностью предотвратить появление высыпаний на коже ребёнка практически невозможно, но соблюдение простых правил поможет свести риск развития дерматологических проблем к минимуму.
Как избежать болезней кожи:
- своевременная вакцинация – прививки защищают детей от многих вирусных заболеваний;
- регулярно укреплять иммунитет – закаливание, соблюдение режима дня, правильное питание, занятие спортом;
- соблюдать правила гигиены;
- регулярно проводить влажную уборку, проветривать помещения;
- все ранки и царапины сразу обрабатывать антисептическими средствами;
- дважды в год принимать витаминные комплексы;
- не давать ребёнку антибиотики, другие сильнодействующие препараты без назначения врача;
- регулярно посещать профильных специалистов для профилактического осмотра.
Своевременная вакцинация ребёнка позволит защитить его от инфекций и вирусов
Большинство кожных заболеваний заразны, больных детей следует оградить от общения со здоровыми, посещать школу и садик можно только при наличии справки от дерматолога.
Высыпания на коже могут появиться у каждого ребёнка, задача родителей – вовремя обратиться к дерматологу для выявления причины заболевания, точно выполнять все рекомендации врача, поддерживать чистоту в комнате, соблюдать гигиенические правила.
Заболевания Кожи У Детей Фото И Названия
Кожные заболевания у детей фото и названия
Заболевания кожи
Разновидности заболеваний кожи по этиологическому признаку
- пиодермии;
- вирусные дерматозы;
- инфекционные болезни кожи;
- паразитарные заболевания;
- дерматозы аллергической природы;
- нейродерматозы;
- папулезно-сквамозные дерматозы;
- диффузные заболевания соединительной ткани;
- васкулиты;
- генодерматозы.
Пиодермии – гнойничковые заболевания кожи (фото 1), которые вызываются патогенными микроорганизмами (стрептококком, золотистым гноеродным стафилококком и др.). Пиодермии являются наиболее распространенными кожными болезнями и подразделяются на стрепто- и стафиллодермии, которые могут носить острый или хронический характер.
Фото 1. Гнойничковые заболевания кожи (Пиодермии)
Вирусные дерматозы
Вирусные дерматозы – часто встречающиеся заболевания кожи (фото 2), представленные опоясывающим и простым герпесом, бородавками, контагиозным моллюском и остроконечными кондиломами. Распространенность дерматозов вирусной этиологии среди всех кожных заболеваний составляет 3-4% у взрослых и 9,5% – у детей.
Фото 2. Вирусные дерматозы. Контагиозный моллюск
Инфекционные заболевания кожи
Инфекционные заболевания кожи носят хронический характер и представлены туберкулезом кожи, лепрой и боррелиозом.
Паразитарные болезни
Паразитарные болезни – группа заболеваний кожи, которые вызываются способными внедряться в кожные покровы человека насекомыми. В эту группу входят чесотка, вшивость и лейшманиоз – заболевание кожи (фото 3), эндемическое для стран Азии, Африки и тропических областей Америки.
Фото 3. Лейшманиоз
Дерматозы аллергической природы
Дерматозы аллергической природы возникают вследствие аллергической реакции кожи на какой-либо раздражитель. Наиболее распространенные аллергические дерматозы – крапивница, экзема. тосикодермии и аллергические дерматиты.
Нейродерматозы
Нейродерматозы (зудящие дерматозы) – заболевания кожи, сопровождающиеся интенсивным зудом и невротическими нарушениями. Данная категория включает кожный зуд, почесуху (пруриго) и нейродермит – заболевание кожи (фото 4), в основе которого лежит совокупность функциональных нарушений нервной, вегетативной и эндокринной систем, а также аллергических реакций и факторов наследственности.
Фото 3. Нейродермит
Папулезно-сквамозные дерматозы
Папулезно-сквамозные дерматозы включают псориаз, себорейный дерматит, розовый и красный плоский лишаи. Заболевания кожи носят воспалительный характер и проявляются в виде розовых и красных папул, а также покрытых чешуйками бляшек.
Диффузные заболевания
Диффузные заболевания соединительной ткани, как правило, являются наследственно-обусловленными, и включают склеродермию, красную волчанку и дерматомиозит.
Васкулиты (ангииты кожи) – заболевания, основным симптомом которых является неспецифическое воспаление стенок сосудов.
Генодерматозы
Генодерматозы – наследственно-обусловленные патологические изменения кожных покровов (кератодермии, ихтиоз, буллезный эпидермолиз).
Заболевания кожных придатков
Заболевания кожных придатков (ногтей, волос и сальных желез) – представлены себореей, алопецией и угрями всех разновидностей.
Дисхромии кожи
Дисхромии кожи – заболевания кожи (фотографии 5-6), заключающиеся в изменении пигментации кожных покровов вследствие нарушений отложений меланина (веснушки, хлоазмы, витилиго и альбинизм).
Фото 6. Витилиго
Опухоли кожи
Опухоли кожи – кожные заболевания, сопровождающиеся качественным изменением клеток эпидермиса и их патологическим разрастанием (себорейный кератоз, кератоакантома, кожный рог, базалиома, предрак кожи и плоскоклеточный рак, фиброма и меланома).
Лечение кожных заболеваний, помимо медикаментозной терапии, включает широкий спектр лечебных мероприятий, в частности, фото -и озонотерапию, фотодинамическую и радиочастотную терапию. Инновационные методы, включающие применение обогащенной плазмы, а также лечение дерматозов с использованием психологических и психиатрических методик, отличаются существенным улучшением качества жизни пациентов.
Видеоинформация на тему
7 thoughts on Заболевания кожи
У меня такая проблема. При наступлении холодного периода начинается зуд в кожных покровах, на груди и продолжается весь холодный период. Поход к дерматологу пользы не принес, прописанные им лекарства лечения не производят, зуд правда успокаивается, но вскоре все заново. Так из года в год, уже 14 лет. Может ли это быть просто аллергия на холод например или это все же заболевание кожи которое необходимо лечить определенными методами?
Не знала, что веснушки и пигментные пятна на лице это тоже заболевание. Теперь, благодаря этой статье буду знать. Кстати не всегда сразу могут определить заболевания кожи. Моему мужу в военкомате врач не смог определить, что у него розовый лишай. и только когда я его увидела пятна, сразу сказала, что это лишать. Многое зависит от врача и если он поставить вам правильный диагноз, то и лечение будет правильным
Даже не представляла, сколько разнообразных болезней кожи существует. Я считаю, что если обнаружили что-то подозрительное -сразу к дерматологу. Ни в коем случает не стоит выдавливать, греть или мазать чем-то пораженные места. От этого может быть только хуже. Заболевание может выявить только специалист, взять анализы и только потом назначить лечение.
У меня заболевание на коже, на животе, на шее, пятна проявляются. Подскажите как можно вылечить в домашних условиях.
Вы описали слишком общие симптомы. Это может быть одна из разновидностей лишая.
Вам необходимо обратиться к лечащему врачу за диагностикой и назначением лечения.
Самолечение может привести к негативным последствиям.
Здравствуйте. У меня такая проблема, на животе, плечах проявляются пятна коричневые, время от времени, порой сильно проявляються, бывает что еле видно, это уже на протяжении года они не чесаться, когда моюсь, покрываються шелухой
Многие заболевания кожи имеют подобные симптомы, для постановки диагноза, вам необходимо пройти осмотр у дерматолога.
Кожные болезни человека
Каждый человек, хотя бы раз в жизни, сталкивался с той или иной проблемой кожного покрова человека. Для кого-то это является незначительным временным неудобством, а для кого-то становится настоящим бедствием.
В связи с этим следует помнить, что дерматологические болезни имеют склонность к развитию, поэтому крайне важно их не запускать.
Виды кожных заболеваний
Это не такая редкость, каждый хоть раз в жизни видел или ощущал эти страдания, некоторые сами с ними сталкивались. Как и большинство проблем, их легче предупредить, чем лечить. Рекомендации современной медицины – это диагностика, профилактика и лечение.
Видов таких болезней очень и очень много, многие из низ схожи друг с другом за симптомами и признаками. Есть такие виды, которые практически незаметны и неощутимы, а есть очень опасные, которые могут привести до серьезных дефектов кожного покрова и даже до летального исхода. И к каждому нужно относиться серьезно.
Факторы влияющие на заболевания кожи
Недомогания вызваны особенностями строения кожи и большим числом внешних и внутренних факторов, которые воздействуют на нее, тем самым обуславливая развитие. Многие из них являются результатом воздействия таких биологических факторов, как животные паразиты, микроскопические грибки и вирусы.
Чаще всего приносят моральные страдания, ведь они имеют внешние проявления, в отличие от других. Любая такая болезнь вызвана выделением метаболитов наружу, а также стремлением организма освободиться от вредных и ядовитых веществ. Все недуги делятся на аутоиммунные и инфекционные. Многие из них успешно поддаются лечению.
Исследователи считают, что причины расстройства кожи имеют неврологическую природу и советуют разобраться в своих внутренних проблемах, чувствах, страхах.
Причины кожных болезней
Каковы они? С этим вопросом разберутся профессиональные дерматологи, которые знают все о поверхности тела человека. Как правило, сам кожный покров не может просто так заболеть, он лишь отображает нарушение работы внутренних органов – печени, почек, а также иммунной и лимфатической систем. Большинство инфекции, нарушений ярко выражается на ней. Кожные заболевания у детей или у взрослых, они могут появиться в любом возрасте, в любой момент. Дать правильный диагноз тому или иному виду практически невозможно, поэтому настоятельно рекомендуется обращаться к врачу с малейшими подозрениями на недуг.
Что можно отнести к симптомам? Судя по медицинской практике, их очень и очень много, но мы перечислим самые распространенные:
Кожные заболевания у детей фото и название
Нажмите на картинку для просмотра качественного фото Показать так же первую коллекцию.
У людей с сильным иммунитетом бородавок не образуется, вирус обезвреживается и через 6-12 месяцев выводится из организма. Бородавки появляются на коже, когда ослабевает общий или местный иммунитет, в результате: Восприимчивость к бородавкам зависит от индивидуальных особенностей организма. Наиболее подвержены папилломавирусной инфекции дети и пожилые люди. Кожа у них более тонкая, а ее защитные свойства снижены.
Разнообразные косметические средства маски, скрабы, очищающие лосьоны призваны исправить недостатки кожи. Однако иногда именно косметика становится причиной новых проблем: злоупотребление даже уходовыми средствами может повредить коже и вызвать просянку. Милиумы или так назыемая просянка это маленькие беловатые образования на коже, чаще всего от появления которых страдают новорожденные. Впрочем, и взрослые люди не меньше подвержены появлению.
Подсемейство Alphaherpesvirinae включает в себя 3 вида вирусов: ВПГ-1типа; ВПГ-2 типа; Ветряная оспа. Они близки тем, что характеризуется коротким циклом развития, а также приводят к дегенеративным нарушениям тканей. К подсемейству Gammaherpesvirinae относятся 4 вида возбудителей заболевания это вирусы: Эпштейн-Барра (4 тип 6 тип вируса (ВГЧ-VI 7 тип вируса (ВГЧ-VII 8 тип вируса (ВГЧ-VIII ). Их.
Это не такая редкость, каждый хоть раз в жизни видел или ощущал эти страдания, некоторые сами с ними сталкивались. Как и большинство проблем, их легче предупредить, чем лечить. Рекомендации современной медицины – это диагностика, профилактика и лечение.
Кожные болезни у человека: фото, причины и симптомы
Мало кто знает, что кожный покров человека является самым большим органом в организме. Площадь кожи на теле составляет около двух квадратных метров. Исходя из этого, вполне логично считать, что количество кожных заболеваний включает в себя немалый список.
Помимо того, что кожный покров человека выполняет защитную и иммунную функцию организма, с его помощью также регулируется температура, водный баланс и многие ощущения. Именно поэтому так важно защитить кожу от воздействия различных заболеваний. Это задача является самой главной относительно профилактики.
Ниже можно ознакомиться с тем, какие из самых распространенных заболеваний кожи могут возникнуть у человека и посмотреть их фото. Здесь можно ознакомиться с описанием болезней, а также с симптомами и причинами возникновения заболевания. Сразу стоит обратить свое внимание на то, что многие кожные заболевания можно вылечить без особого труда.
Какие бывают кожные болезни у человека?
Кожные заболевания могут быть различного происхождения. Все они отличаются своим видом, симптомами и причиной образования.
Самые распространенные из них:
- Грибки. Грибковые заболевания кожного покрова у человека, как правило, вызывают грибки-паразиты, чье происхождение является растительным. Такие заболевания обычно поражают: ногтевую пластину, волосы, кожный покров. Грибковые заболевания являются заразным, значит они легко могут передаваться от одного организма к другому.
- Гнойники. Провокаторами гнойничковых заболеваний кожи являются стафилококки и стрептококки. Также причиной образования гнойников могут стать инфекции в качестве последствия охлаждения и психической травмы. Гнойничковые заболевания кожи делятся на два основных вида: поверхностная пиодермия и глубокая пиодермия.
- Заболевания кожи, которые вызваны животными паразитами. К таким болезням относятся: педикулез и чесотка. Первый достаточно просто вылечить. Возбудителем чесотки, как правило, является чесоточный зудень или клещ. При первых же симптомах чесотки необходимо начать лечение, так как, в противном случае, это может привести к образованию экземы.
- Лишаи. Лишаи имеют несколько видов. Самые распространенные из них: розовый лишай, плоский красный лишай, опоясывающий лишай, цветной лишай. У каждого вида есть свои особенности и причины образования.
- Заболевания кожных желез. Самыми распространенными видами этих заболеваний являются: себорея и угри. Если себорея поражает голову, то начинается выпадение волос. Угри чаще всего проявляются в молодом возрасте, чаще всего на основе себореи.
Фото и названия кожных болезней у человека
Теперь стоит рассмотреть фото основных заболеваний кожного покрова, а ниже ознакомиться с их симптомами, причинами возникновения и описанием.
Наиболее распространенные кожные болезни:
- Акне
- Дерматит
- Лишай
- Герпес
- Экзема
- Вульгарные угри
- Пролежни
- Чесотка
- Кератоз
- Карцинома
- Гемангиома
- Меланома
- Папиллома
- Дерматомикоз
Акне называется заболевание сальных желез, для которого характерно закупоривание и образование воспаления фолликулов. В народе часто данное кожное заболевание называют угревой болезнью.
Основные причины заболевания акне:
- Гормональный сбой, который становится причиной неправильной работы сальных желез.
- Стресс.
- Наследственный фактор.
- Дисбактериоз кишечной системы.
- Загрязнение кожного покрова и его плохое очищение.
Симптомы образования акне:
- Образование комедонов в виде угрей черного или белого цвета.
- Образование глубоких угрей: папул и пустул.
- Поражение области груди, лица, спины и плеч.
- Образование покраснений и бугристостей.
- Появление гнойных прыщей.
Дерматитом называется любое воспаление кожи. Заболевание дерматита имеет несколько видов. Самые распространенные виды дерматита: контактный, пеленочный, себорейный, атопический.
Несмотря на это дерматит имеет некоторые основные причины возникновения:
- Физическое воздействие на кожный покров в виде трения, давления.
- Воздействие высокой температуры и солнечных лучей на кожу.
- Применение химических и косметических средств, которыми пользуется человек.
- Воздействие внешней среды.
Симптомы кожного дерматита:
- Появление жжения и зуда.
- Образование волдырей на кожном покрове.
- Наличие отечности.
- Образование покраснений на местах воспаления.
- Образование чешуек и сухих корочек.
Здесь вы можете подробно узнать об особенностях и лечении воспаления, а также посмотреть фото дерматита.
Такое кожное заболевание как лишай, включает в себя ряд нескольких разновидностей. Каждый из таких видов отличается своим возбудителем, типом высыпания, локализацией и заразностью.
Подробную информацию о видах этого заболевания и фото лишая у человека можно найти на сайте.
Основные причины возникновения лишая на кожном покрове человека:
- Вирусная и грибковая микрофлора.
- Ослабленный иммунитет.
- Стресс.
- Наследственность.
- Инфекционные заболевания.
Симптомы заболевания лишая:
- Образование цветных и шелушащихся пятен.
- Образования пятен на любой части тела, в зависимости от вида заболевания.
- Некоторые виды сопровождаются повышением температуры.
Ответы на вопрос о лечении герпеса на теле вы найдете тут.
Герпес также может отличаться по своему виду и локализации, однако, все виды герпеса имеют общие причины возникновения:
- Слабый иммунитет (чаще всего после перенесения какого-либо заболевания).
- Нарушение обмена веществ в организме.
- Наличие вредных привычек (употребление большого количества алкоголя).
- Наличие острых респираторных заболеваний.
- Неправильное функционирование желудочно-кишечного тракта.
Основные симптомы герпеса:
- Образование пузырьков, которые наполнены прозрачной жидкостью.
- Воспаление и покраснение на месте образований.
- Пузырьки лопаются через 3 суток.
- Образование сухой желтой корочки на лопнувших пузырьках.
Экзема — это рецидивирующее воспаление верхнего слоя кожного покрова, которое может быть вызвано самыми разными причинами, начиная от заболеваний и заканчивая употреблением продуктов питания, вызывающих аллергическую реакцию.
Основные причины образования экземы на кожном покрове:
- Наследственность и генетическая предрасположенность.
- Неправильная работа иммунной системы организма.
- Гормональные сбои в организме.
- Наличие микоз.
- Наличие заболеваний печени и желудка.
Симптомы экземы:
- Образование мокнущих пузырьков на кожном покрове.
- Образование серозных язвочек.
- Наличие зуда появляется редко.
- Выраженная эритема.
- Отечность тканей.
Вульгарные угри
Вульгарными угрями называется хроническое заболевание кожного покрова, которое проявляется в качестве гнойно-воспалительных изменений сальных желез. Чаще всего вульгарные угри появляются на лице, спине и груди.
Основные факторы, которые являются провокаторами появления вульгарных угрей:
- Генетическая предрасположенность.
- Наследственность.
- Гиперандрогения.
- Начало полового созревания.
- Нарушенная менструальная функция.
- Заболевания, которые были перенесены ранее.
- Факторы, связанные с профессиональной деятельностью.
Основные симптомы вульгарных угрей:
- Образование комедонов.
- Перерождение комедонов в папулы или пустулы.
- Локализация на спине, лице и шее.
- Образование рубцов после воспаления.
Пролежнями называется развитие процесса, для которого характерно омертвение, затрагивающее мягкие ткани до самой кости из-за внешних раздражителей и нарушения питания тканей.
Основные причины пролежней:
- Любые внешние механические раздражители (гипсовая повязка, зубной протез).
- Нарушение питания тканей.
- Мочевое и каловое недержание.
- Малоподвижный образ жизни больного.
- Дефицит белков.
- Сухая кожа.
- Плохой уход за больным.
Симптомы пролежней:
- Образование покраснения.
- Отечность кожного покрова.
- Отслаивание верхних слоев кожного покрова.
- Образование пузырьков.
- Образование глубоких язв после вскрытия пузырей.
Основные причины появления чесотки у человека – наличие на кожном покрове чесоточного клеща, которого практически невозможно заметить невооруженным взглядом.
Симптомы чесотки:
- Наличие зуда на пораженных участках кожи.
- Образование высыпаний вследствие сильного расчесывания и заражения кожи. другими инфекциями.
- Образование пузырьков.
- Образование на коже полос – чесоточных ходов.
Здесь вы можете подробнее узнать как лечить чесотку.
Данное заболевание сопровождается уплотнением и ороговением кожи человека. С развитием кератоза могут появиться болезненные ощущения и кровоточащие ранки.
Основные причины возникновения кератоза:
- Генетическая предрасположенность.
- Внешние химические раздражители.
- Слабая иммунная система организма.
- Уже перенесенные инфекционные болезни.
- Изменения в возрасте (чаще всего заболевание проявляется у людей старше 50 лет).
Симптомы проявления кератоза:
- Шероховатость и неровность кожного покрова на первой стадии заболевания.
- Образование твердых пятен коричневого или красного цвета.
- Шелушение кожного покрова около образований.
- Наличие зуда.
Заболевание может образоваться на любом участке кожного покрова. Резкое увеличение количества родинок на теле должно уже настораживать.
Основные симптомы карциномы:
- Образование перламутровых или блестящих шишек.
- Образование язв.
- Образование розовых выпуклых пятен.
Гемангиома
Гемангиомой называется доброкачественное образование на кожном покрове из-за дефекта сосудов, которое чаще всего проявляется у детей. Внешне заболевание представляет собой бугристые пятна красного оттенка.
Причины появления гемангиомы:
- Прием лекарственных препаратов в период беременности.
- Гормональный сбой в организме беременной женщины.
- Перенесенные инфекционные заболевания в период беременности.
Симптомы гемангиомы:
- На первоначальной стадии образование слабозаметное пятно в области лица или шеи ребенка.
- Покраснение пятна.
- Пятно становится бордового цвета.
Меланома – еще один признак рака кожи. При первых признаках появления меланомы необходимо обратиться к врачу.
Основные симптомы меланомы:
- Родинка имеет различные оттенки.
- Шероховатость и неровность новообразования.
- Родинка превышает 5 мм в своем диаметре.
- Опухшие родинки.
- Родинки начинают болеть и чесаться.
- Из родинок выделяются лимфа и кровь.
Папилломой называется опухоль доброкачественного характера, которая появляется на поверхности кожного покрова в виде небольшого нароста.
Причины папилломы:
- Ослабленный иммунитет.
- Стресс.
- Заболевания желудочно-кишечного тракта.
- Курение.
- Употребление большого количества алкоголя.
- Наличие хронических заболеваний.
Основные симптомы папилломы:
- Образование розового или телесного нароста.
- Размер образования может достигать нескольк
Кожные Заболевания У Детей Фото И Названия
Фото диагнозов кожных болезней
Кожа на различных участках имеет уникальные особенности, связанные со строением:
- анатомическим,
- физиологическим,
- биохимическим.
Поэтому определенная локализация высыпаний — свойственна одним болезням. Наш сайт включает сюда далеко не все заболевания, которые затрагивают нашу повседневную жизнь, но мы каждый день стараемся добавить в данный список все больше фотографий кожных заболеваний.
Кожа на различных участках имеет уникальные особенности, связанные со строением:
Кожные болезни у человека: фото, причины и симптомы
Мало кто знает, что кожный покров человека является самым большим органом в организме. Площадь кожи на теле составляет около двух квадратных метров. Исходя из этого, вполне логично считать, что количество кожных заболеваний включает в себя немалый список.
Помимо того, что кожный покров человека выполняет защитную и иммунную функцию организма, с его помощью также регулируется температура, водный баланс и многие ощущения. Именно поэтому так важно защитить кожу от воздействия различных заболеваний. Это задача является самой главной относительно профилактики.
Ниже можно ознакомиться с тем, какие из самых распространенных заболеваний кожи могут возникнуть у человека и посмотреть их фото. Здесь можно ознакомиться с описанием болезней, а также с симптомами и причинами возникновения заболевания. Сразу стоит обратить свое внимание на то, что многие кожные заболевания можно вылечить без особого труда.
Какие бывают кожные болезни у человека?
Кожные заболевания могут быть различного происхождения. Все они отличаются своим видом, симптомами и причиной образования.
Самые распространенные из них:
- Грибки. Грибковые заболевания кожного покрова у человека, как правило, вызывают грибки-паразиты, чье происхождение является растительным. Такие заболевания обычно поражают: ногтевую пластину, волосы, кожный покров. Грибковые заболевания являются заразным, значит они легко могут передаваться от одного организма к другому.
- Гнойники. Провокаторами гнойничковых заболеваний кожи являются стафилококки и стрептококки. Также причиной образования гнойников могут стать инфекции в качестве последствия охлаждения и психической травмы. Гнойничковые заболевания кожи делятся на два основных вида: поверхностная пиодермия и глубокая пиодермия.
- Заболевания кожи, которые вызваны животными паразитами. К таким болезням относятся: педикулез и чесотка. Первый достаточно просто вылечить. Возбудителем чесотки, как правило, является чесоточный зудень или клещ. При первых же симптомах чесотки необходимо начать лечение, так как, в противном случае, это может привести к образованию экземы.
- Лишаи. Лишаи имеют несколько видов. Самые распространенные из них: розовый лишай, плоский красный лишай, опоясывающий лишай, цветной лишай. У каждого вида есть свои особенности и причины образования.
- Заболевания кожных желез. Самыми распространенными видами этих заболеваний являются: себорея и угри. Если себорея поражает голову, то начинается выпадение волос. Угри чаще всего проявляются в молодом возрасте, чаще всего на основе себореи.
Фото и названия кожных болезней у человека
Теперь стоит рассмотреть фото основных заболеваний кожного покрова, а ниже ознакомиться с их симптомами, причинами возникновения и описанием.
Наиболее распространенные кожные болезни:
- Акне
- Дерматит
- Лишай
- Герпес
- Экзема
- Вульгарные угри
- Пролежни
- Чесотка
- Кератоз
- Карцинома
- Гемангиома
- Меланома
- Папиллома
- Дерматомикоз
Акне называется заболевание сальных желез, для которого характерно закупоривание и образование воспаления фолликулов. В народе часто данное кожное заболевание называют угревой болезнью.
Основные причины заболевания акне:
- Гормональный сбой, который становится причиной неправильной работы сальных желез.
- Стресс.
- Наследственный фактор.
- Дисбактериоз кишечной системы.
- Загрязнение кожного покрова и его плохое очищение.
Симптомы образования акне:
- Образование комедонов в виде угрей черного или белого цвета.
- Образование глубоких угрей: папул и пустул.
- Поражение области груди, лица, спины и плеч.
- Образование покраснений и бугристостей.
- Появление гнойных прыщей.
Дерматитом называется любое воспаление кожи. Заболевание дерматита имеет несколько видов. Самые распространенные виды дерматита: контактный, пеленочный, себорейный, атопический.
Несмотря на это дерматит имеет некоторые основные причины возникновения:
- Физическое воздействие на кожный покров в виде трения, давления.
- Воздействие высокой температуры и солнечных лучей на кожу.
- Применение химических и косметических средств, которыми пользуется человек.
- Воздействие внешней среды.
Симптомы кожного дерматита:
- Появление жжения и зуда.
- Образование волдырей на кожном покрове.
- Наличие отечности.
- Образование покраснений на местах воспаления.
- Образование чешуек и сухих корочек.
Здесь вы можете подробно узнать об особенностях и лечении воспаления, а также посмотреть фото дерматита.
Такое кожное заболевание как лишай, включает в себя ряд нескольких разновидностей. Каждый из таких видов отличается своим возбудителем, типом высыпания, локализацией и заразностью.
Подробную информацию о видах этого заболевания и фото лишая у человека можно найти на сайте.
Основные причины возникновения лишая на кожном покрове человека:
- Вирусная и грибковая микрофлора.
- Ослабленный иммунитет.
- Стресс.
- Наследственность.
- Инфекционные заболевания.
Симптомы заболевания лишая:
- Образование цветных и шелушащихся пятен.
- Образования пятен на любой части тела, в зависимости от вида заболевания.
- Некоторые виды сопровождаются повышением температуры.
Ответы на вопрос о лечении герпеса на теле вы найдете тут.
Герпес также может отличаться по своему виду и локализации, однако, все виды герпеса имеют общие причины возникновения:
- Слабый иммунитет (чаще всего после перенесения какого-либо заболевания).
- Нарушение обмена веществ в организме.
- Наличие вредных привычек (употребление большого количества алкоголя).
- Наличие острых респираторных заболеваний.
- Неправильное функционирование желудочно-кишечного тракта.
Основные симптомы герпеса:
- Образование пузырьков, которые наполнены прозрачной жидкостью.
- Воспаление и покраснение на месте образований.
- Пузырьки лопаются через 3 суток.
- Образование сухой желтой корочки на лопнувших пузырьках.
Экзема — это рецидивирующее воспаление верхнего слоя кожного покрова, которое может быть вызвано самыми разными причинами, начиная от заболеваний и заканчивая употреблением продуктов питания, вызывающих аллергическую реакцию.
Основные причины образования экземы на кожном покрове:
- Наследственность и генетическая предрасположенность.
- Неправильная работа иммунной системы организма.
- Гормональные сбои в организме.
- Наличие микоз.
- Наличие заболеваний печени и желудка.
Симптомы экземы:
- Образование мокнущих пузырьков на кожном покрове.
- Образование серозных язвочек.
- Наличие зуда появляется редко.
- Выраженная эритема.
- Отечность тканей.
Вульгарные угри
Вульгарными угрями называется хроническое заболевание кожного покрова, которое проявляется в качестве гнойно-воспалительных изменений сальных желез. Чаще всего вульгарные угри появляются на лице, спине и груди.
Основные факторы, которые являются провокаторами появления вульгарных угрей:
- Генетическая предрасположенность.
- Наследственность.
- Гиперандрогения.
- Начало полового созревания.
- Нарушенная менструальная функция.
- Заболевания, которые были перенесены ранее.
- Факторы, связанные с профессиональной деятельностью.
Основные симптомы вульгарных угрей:
- Образование комедонов.
- Перерождение комедонов в папулы или пустулы.
- Локализация на спине, лице и шее.
- Образование рубцов после воспаления.
Пролежнями называется развитие процесса, для которого характерно омертвение, затрагивающее мягкие ткани до самой кости из-за внешних раздражителей и нарушения питания тканей.
Основные причины пролежней:
- Любые внешние механические раздражители (гипсовая повязка, зубной протез).
- Нарушение питания тканей.
- Мочевое и каловое недержание.
- Малоподвижный образ жизни больного.
- Дефицит белков.
- Сухая кожа.
- Плохой уход за больным.
Симптомы пролежней:
- Образование покраснения.
- Отечность кожного покрова.
- Отслаивание верхних слоев кожного покрова.
- Образование пузырьков.
- Образование глубоких язв после вскрытия пузырей.
Основные причины появления чесотки у человека – наличие на кожном покрове чесоточного клеща, которого практически невозможно заметить невооруженным взглядом.
Симптомы чесотки:
- Наличие зуда на пораженных участках кожи.
- Образование высыпаний вследствие сильного расчесывания и заражения кожи. другими инфекциями.
- Образование пузырьков.
- Образование на коже полос – чесоточных ходов.
Здесь вы можете подробнее узнать как лечить чесотку.
Данное заболевание сопровождается уплотнением и ороговением кожи человека. С развитием кератоза могут появиться болезненные ощущения и кровоточащие ранки.
Основные причины возникновения кератоза:
- Генетическая предрасположенность.
- Внешние химические раздражители.
- Слабая иммунная система организма.
- Уже перенесенные инфекционные болезни.
- Изменения в возрасте (чаще всего заболевание проявляется у людей старше 50 лет).
Симптомы проявления кератоза:
- Шероховатость и неровность кожного покрова на первой стадии заболевания.
- Образование твердых пятен коричневого или красного цвета.
- Шелушение кожного покрова около образований.
- Наличие зуда.
Заболевание может образоваться на любом участке кожного покрова. Резкое увеличение количества родинок на теле должно уже настораживать.
Основные симптомы карциномы:
- Образование перламутровых или блестящих шишек.
- Образование язв.
- Образование розовых выпуклых пятен.
Гемангиома
Гемангиомой называется доброкачественное образование на кожном покрове из-за дефекта сосудов, которое чаще всего проявляется у детей. Внешне заболевание представляет собой бугристые пятна красного оттенка.
Причины появления гемангиомы:
- Прием лекарственных препаратов в период беременности.
- Гормональный сбой в организме беременной женщины.
- Перенесенные инфекционные заболевания в период беременности.
Симптомы гемангиомы:
- На первоначальной стадии образование слабозаметное пятно в области лица или шеи ребенка.
- Покраснение пятна.
- Пятно становится бордового цвета.
Меланома – еще один признак рака кожи. При первых признаках появления меланомы необходимо обратиться к врачу.
Основные симптомы меланомы:
- Родинка имеет различные оттенки.
- Шероховатость и неровность новообразования.
- Родинка превышает 5 мм в своем диаметре.
- Опухшие родинки.
- Родинки начинают болеть и чесаться.
- Из родинок выделяются лимфа и кровь.
Папилломой называется опухоль доброкачественного характера, которая появляется на поверхности кожного покрова в виде небольшого нароста.
Причины папилломы:
- Ослабленный иммунитет.
- Стресс.
- Заболевания желудочно-кишечного тракта.
- Курение.
- Употребление большого количества алкоголя.
- Наличие хронических заболеваний.
Основные симптомы папилломы:
- Образование розового или телесного нароста.
- Размер образования может достигать нескольких сантиметров.
- Образование обычной бородавки.
Дерматомикоз
Дерматомикозом принято называть группу грибковых заболеваний кожного покрова. Как правило, данное заболевание встречается у 20% жителей планеты. Основной причиной появления дерматомикоза у человека является попадание грибков на кожу или слизистую область человека.
Симптомы дерматомикоза:
- Образование пятен красного оттенка, которые покрыты чешуйками.
- Наличие зуда.
- Выпадение и ломка волос.
- Расслаивание ногтей.
Как правило, кожные заболевания лечатся следующими способами:
- Соблюдение диеты и правильного режима питания, употребление необходимых витаминов.
- Лечение лекарственными препаратами, чтобы повысить иммунную систему.
- Употребление антибиотиков, если кожное заболевание приняло тяжелую форму.
- Наружное лечение с помощью мазей и кремов.
Здесь вы можете подробно прочитать чем лечить грибок на ногах.
Заключение
Не стоит также забывать о том, что лучшим лечением кожных заболеваний является профилактика. Элементарными профилактическими методами является: соблюдение правил личной гигиены, рацион питания и меры предосторожности во время отдыха на открытом воздухе.
- Образование перламутровых или блестящих шишек.
- Образование язв.
- Образование розовых выпуклых пятен.
Кожные заболевания у детей
Кожные заболевания разной этиологии у детей встречаются чаще, чем у взрослых в силу незрелости иммунитета. Причиной многих болезней кожи является аллергическая реакция, в других случаях – грибки, бактерии и вирусы. Также проблемы с кожей могут свидетельствовать о патологиях внутренних органов. Важно вовремя диагностировать заболевание и начать адекватное лечение. Фото и описание симптомов в статье поможет определить вид дерматита, но точное заключение делает только врач.
Атопический дерматит
Атопический дерматит – хронический воспалительный процесс кожи, спровоцированный генетической предрасположенностью. От него зачастую страдают грудные дети до 1 года (реже до 12 лет), в роду которых уже встречались подобные проблемы.
Симптомы атопического дерматита:
Детские кожные заболевания фото и названия с сыпью и шелушением
Кожные заболевания у детей разного возраста занимают одну из лидирующих позиций среди всех детских патологий. Болезни вызывают различные патогенные микроорганизмы, аллергены, проблема нередко возникает из-за неправильного ухода, нервных переживаний.
Высыпания на коже появляются из-за неправильного ухода или аллергии
Детские болезни с высыпаниями на коже
Многие детские заболевания сопровождаются разными видами высыпаний – пузырьки, прыщи, угри, разноцветные пятна, виды сыпи можно рассмотреть на фото. Кожные проявления присущи инфекционным и неинфекционным патологиям.
Инфекционные заболевания
Инфекционные болезни развиваются при проникновении в организм патогенных вирусов, бактерий, грибков и паразитов.
Разновидности высыпаний вирусного происхождения
Высыпания на коже – один из основных признаков инфекционных вирусных детских патологий, при каждой болезни характер сыпи, её локализация и время появления отличается, что значительно упрощает постановку диагноза. Заболевания передаются воздушно-капельным, алиментарным, контактным путём.
Заболевания, при которых появляются вирусные экзантемы:
- Корь – возбудитель РНК-вирус. Папулёзная сыпь, светлые пятна в области переносицы, за ушными раковинами становятся заметны через 3–4 дня после заражения. Постепенно высыпания опускаются на лицо, грудь и верхнюю часть спины, кожу рук и ног. Дополнительные симптомы – кашель, насморк, конъюнктивит.
- Краснуха – возбудитель тогавирус. Сыпь в виде мелких бледно-розовых пятен появляется уже в первый день болезни, сначала на лице, затем переходит на боковые части туловища, ягодицы, руки и кожу ног. Дополнительные симптомы – боль в суставах, нарушение сна, слабость, температура повышается до 39,5 и более градуса. Заболевание чаще всего диагностируют у детей в возрасте от 6 месяцев до 2–4 лет.
- Ветряная оспа – возбудитель вирус герпеса 3,4 типа, болезнь чаще всего диагностируют у детей дошкольного возраста, младших школьников. Везикулы покрывают лицо, тело, иногда слизистые, но на стопах и ладонях пузырьков нет. Первые высыпания появляются на лице, волосистой части головы, в области паха и половых органов, ребёнка беспокоит сильный зуд, у детей температура повышается ненадолго до отметки 38–38,5 градуса.
- Детская розеола – возбудитель вирус герпеса 6,7 типа. У ребёнка резко повышается температура, при этом других проявления заболеваний нет, через 4–5 дней показатели так же резко снижаются, появляется сыпь на теле.
- Бородавки, папилломы – небольшие новообразования розового, коричневого цвета, могут быть плоскими или возвышаться над поверхностью кожи. Заражение папилломавирусом происходит при тесном контакте с больным человеком, но патология развивается только при снижении клеточного иммунитета.
- Простой герпес – вирусная инфекция, при которой образуются пузырьки на слизистой и коже ротовой полости, носа, вокруг губ.
- Инфекционный мононуклеоз – возбудитель энтеровирус Коксаки, вирус Эпштейна-Барра. Генерализованная инфекция сопровождается болью в области печени и селезёнки, отёком миндалин. Высыпания в виде красных пятен размером 5–15 мм появляются на 5–7 день болезни, постепенно сливаются, чаще всего локализуются на лице. Особенность – при мононуклеозе сыпь не чешется.
- Инфекционная эритема – возбудитель парвовирус. На начальном этапе развития болезнь протекает как простуда, через несколько дней на лице и теле появляются многочисленные красные прыщи.
- Моллюск – вирусная инфекция, дети чаще всего заражаются в бассейнах, при использовании предметов гигиены больного человека. Изначально новообразования появляются под кожей, по мере развития болезни выходят на поверхность в виде узелков, после вскрытия внутри можно увидеть белую неоднородную массу, в ней находится много вирусов.
Важно!
Практически всегда инфекционная сыпь сопровождается повышением температуры, слабостью, нередко увеличиваются лимфоузлы. Высыпания имеют строгую этапность, постепенно охватывают новые участки кожи.
Бактериальные заболевания
У детей бактериальные болезни с кожными проявлениями чаще всего возникают на фоне заражения стрептококками, стафилококками, микробы проникают в организм воздушно-капельным путем, через ранки и царапины на коже.
Скарлатина сначала проявляется на лице, а затем перебирается на другие части тела
Виды патологий:
- Скарлатина – возбудитель стрептококки из группы A. Сыпь может появиться уже в течение 24 часов после заражения – на щеках появляются обширные красные розеолы с мелкими розовыми точками внутри, шероховатые на ощупь, постепенно они бледнеют, становятся коричневого цвета. Высыпания с лица опускаются на живот, спину, шею, бёдра, при этом в области носогубного треугольника сыпь нет. Дополнительные симптомы – лихорадка, боль в горле, диарея, язык покрыт белым налётом, но через сутки краснеет, на поверхности явно проявляются сосочки.
- Мигрирующая эритема – бактериальный дерматоз, возникает после укуса клеша. Через 1–2 дня в месте укуса появляется круглое пятно, кожа внутри краснеет, шелушится, постепенно очаг воспаления разрастается. Зуд, покалывание и раздражение возникают только в том случае, если укус пришёлся на область с тонкой, чувствительной кожей. Без надлежащего лечения инфекция распространяется в органы центральной нервной системы, возможно развитие менингита.
- Фолликулит, фурункулёз, карбункулёз – воспаление одного или нескольких волосяного фолликула, часто патологический процесс распространяется на окружающие ткани. Поражённые области красные, горячие на ощупь, болезнь нередко сопровождается повышением температуры.
- Гидраденит – гнойники образуются в потовых железах, сыпь локализуется подмышками, в паховой области, в складках кожи, болезнь развивается только у подростков.
- Стрептодермия – на лице и конечностях, в складках кожи появляются пузырьки с гнойным содержимым, которые легко лопаются, образуются волдыри и язвы красного цвета.
- Эктима – кожа покрывается глубокими язвами диаметром 2–4 см, воспалённые участки имеют мягкое дно, покрываются сухими корочками.
Эктима сопровождается язвами на коже
У новорождённых иногда диагностируют венерологические заболевания – сифилис, генитальный герпес, хламидиоз, заражение происходит внутриутробно или в момент прохождения ребёнка по родовым путям. Венерические высыпания разнообразны – пятнисто-папулёзная сыпь, эрозии, язвочки, шанкры, узелки, появляются они на гениталиях, в складках кожи, на лице, реже их можно обнаружить на слизистых. ЗППП нередко выявляют и у подростков, которые рано начинают половую жизнь, плохо разбираются в вопросах безопасного секса.
Стафилококки поражают фолликулы и железы, стрептококковые инфекции развиваются на гладкой коже, чаще всего вокруг рта и носа.
Паразитарные инфекции
Паразитарные заболевания возникают при заражении вшами, клещами, патологии очень заразные, стремительно распространяются в детских коллективах.
Педикулёз проявляется сильным зудом головы и пятнами на коже
Список распространённых заболеваний:
- Педикулёз – заражение вшами. Заболевание сопровождается сильным зудом, на коже появляются красные точки, на волосах много гнид.
- Чесотка – инфицирование чесоточным клещом. На коже образуются чесоточные ходы – небольшие извилистые линии розового или серого цвета, для заболевания характерен сильный зуд, который усиливается в ночное время.
- Демодекоз – заражение клещом демодекс. Болезнь проявляется в виде розовых угрей и гранулем, болячки на лице сопровождаются сильным зудом глаз, обильным слезотечением.
Сыпь на теле нередко возникает при заражении глистами – паразиты выделяют ядовитые вещества в ходе своей жизнедеятельности, что вызывает сильные аллергические реакции
Грибковые патологии
Микозы возникают при активном росте патогенных грибков, часто поражают не только кожу, но и волосы, ногтевые пластины, высыпания обычно затрагивают обширные участки. Причины болезней – длительный приём антибиотиков или применение антисептиков, сбои в работе эндокринной системы, плохая экология, авитаминоз, частые стрессы.
Кератомикоз — отрубевидный лишай, поражающий верхний слой эпидермиса
Разновидности микозов у детей:
- Кератомикоз – отрубевидный, разноцветный лишай, узловатая трихоспория. Для заболеваний характерно отсутствие воспалительного процесса, незначительные поражения верхних слоёв эпидермиса.
- Дерматофития – трихофития, микроспория. Патологические процессы проникают вглубь эпидермиса, поражают ногти и волосы.
- Кандидоз – возникает при увеличении численности грибков рода кандида. Патология поражает кожу, слизистые, сопровождается появлением творожистого налёта с кислым запахом, многочисленными белыми мелким прыщами.
- Глубокие микозы – хромомикоз, гистоплазмоз, бластомикоз. Грибки проникают вглубь кожи, поражают близлежащие ткани и внутренние органы.
Кандидоз поражает слизистые оболочки
Грибковая сыпь имеет вид пятен разного диаметра и формы, они могут быть окрашены в розовый, желтовато-коричневый цвет, их поверхность шелушится, покрыта чешуйками.
Грибковые болезни часто носят хронический характер, обострения возникают на фоне ослабления иммунитета.
Неинфекционные виды сыпи
Высыпания неинфекционного характера возникают на фоне неправильного ухода, могут свидетельствовать о нарушениях в работе внутренних органов.
При токсической эритеме появляются пятна на разных участках кожи, вызванные сменой окружающей среды
Основные виды высыпаний неинфекционного происхождения:
- Акне новорождённых – многочисленные прыщи жёлтого или белого цвета на лбу, щеках, вокруг носа присутствуют при рождении, или появляются в течение первых 6 месяцев жизни ребёнка. Патология возникает под влиянием гормона эстрогена, из-за активной работы половых желёз, специфического лечения не требует.
- Токсическая эритема – реакция кожи новорождённого на новую окружающую среду. На груди, ягодицах, в местах сгиба конечностей появляются группы пятен разного размера, пузырьки желтовато-серого цвета, кожа в местах высыпаний плотная. При локализованной форме сыпь исчезает в течение 2–4 дней, при генерализованной и распространённой может сохраняться до 20 дней, при этом наблюдается повышение температуры, младенец становится беспокойным из-за сильного зуда.
- Милиа – мелкие узелки белого цвета локализуются на лице. Заболевание развивается через 7–14 дней после рождения ребёнка из-за закупорки сальных желез.
- Пилярный (фолликулярный) кератоз – хроническое заболевание, возникает из-за нарушения процесса слущивания и ороговения клеток эпителия. Небольшие шершавые узелки появляются в местах расположения волосяных фолликул, чаще всего болезнь проходит с наступлением пубертатного возраста.
- Пелёночный дерматит – следствие неправильного ухода за кожей ребёнка. Покраснения, пузырьки, шелушение появляются в паховой области, в складках кожи, в местах трения об одежду.
- Себорейный дерматит – развивается у новорождённых и подростков при нарушении работы сальных желёз, проблема возникает из-за перегрева, повышенной потливости, погрешностей в питании, стресса. Симптомы – кожа отекает, краснеет, шелушится, беспокоит сильный зуд и жжение, ухудшается состояние и внешний вид волос, но голове появляются корочки жёлтого цвета.
- Потница – раздражение кожи из-за повышенного потоотделения, несоблюдения гигиенических норм, появляются мелкие пузырьки розового, перламутрового, белого, телесного цвета.
Припухлости и зудящие высыпания после укусов насекомых – разновидность неинфекционной сыпи.
Аллергические кожные болезни
Аллергодерматозы довольно часто выявляют у детей, развиваются на фоне инфекционных патологий, неправильного питания, аллергенами могут быть продукты, средства бытовой химии, пыльца растений, шерсть животных, пыль, лекарства. Нередко аллергия передаётся по наследству.
Атопический дерматит — аллергическая патология
Список дерматозов аллергического происхождения:
- Контактный дерматит – сильное раздражение беспокоит после контакта со средствами бытовой химии, некоторыми растениями, при непереносимости солнечного света, низких температур. Обычно волдыри, красные пятна исчезают самостоятельно, когда прекращается воздействие аллергенов.
- Диатез – на щеках появляются красные шершавые пятна, заболевание возникает у грудничков до года, если мама употребляет запрещённые продукты, у детей старшего возраста подобные высыпания свидетельствуют о пищевой аллергии.
- Атопический дерматит – наиболее распространённый вид аллергической детской патологии, часто имеет наследственный характер. Полиморфная сыпь в виде красных пятен неправильной формы, пустул, везикул появляется на различных участках, но чаще всего на лице, голове, в местах сгиба суставов, в складках. Симптомы – сильный зуд, покраснение кожи, сосудистая сетка, повышенная сухость кожи, утолщение всех слоёв эпидермиса, нарушение психоэмоционального состояния.
- Токсидермия – острое воспаление кожных покровов и слизистых проявляется под воздействием аллергенов, характеризуется появлением сыпь, волдырей, гнойных узелков. Раздражителями могут быть продукты питания, лекарства, токсичные пары. Дополнительные симптомы – повышение температуры, озноб, зуд, воспалённые участки болят, иногда наблюдается рвота и тошнота.
- Крапивница – возникает после контакта с растениями, укуса насекомых, употребления продуктов-аллергенов, при лечении антибиотиками, на фоне инфекционных заболеваний. Волдыри локализуются на разных участках кожи и слизистых, ребёнка беспокоит сильный зуд.
- Экзема – чаще последствие сильного стресса, болезнь носит рецидивирующий характер, обострение отмечают зимой.
Нередко сыпь появляется при ОРВИ, гриппе – это связано с резким снижением иммунитета, что приводит к появлению аллергических высыпаний. При простуде чаще всего наблюдают крапивницу – на коже образуются множественные мелкие пузырьки.
Сыпь как проявление заболеваний внутренних органов
Нередко сыпь свидетельствует о нарушении в работе внутренних органов, высыпания появляются, если в организме скапливается большое количество токсинов, часть из них выводится через поры. Чаще всего кожные проявления возникают при заболеваниях ЖКТ, печени, кишечника, гематологических патологиях.
Прыщи на лице ребёнка проявляются из-за проблем в работе кишечника
Описание сыпи при различных заболеваниях
| Виды болезней | Характеристика высыпаний |
| Болезни кишечника | Дерматит, прыщи, угревая сыпь, шелушение – обычно высыпания локализуются на лице. |
| Заболевания печени | Единичные пятнышки красного цвета, гнойнички, мелкая розовая сыпь по всему телу, кожа на ладонях становится мраморной. Печёночные бляшки – плоские уплотнения желтоватого цвета, располагаются на конечностях, веках, подмышками. |
| Заболевания крови | Пурпура – многочисленные мелкие синяки по всему телу. Небольшие узелки на нижних конечностях и ягодицах. |
| Болезни почек | Повышенная сухость, пожелтение кожи, пигментные пятна, зудящая сыпь по всему телу. |
При заболеваниях внутренних органов обычно сыпь располагается симметрично.
Лечение кожных заболеваний у детей
Поскольку детские кожные заболевания возникают под воздействием разных факторов, при появлении сыпи у ребёнка посетите дерматолога, он назначит анализы для выявления причин патологии.
Для выявления патологий посетите врача
Для борьбы с дерматозом используют препараты против основных возбудителей заболевания, применяют наружные средства и таблетки, действие которых направлено на устранение неприятных проявлений, укрепление иммунитета. В качестве дополнительных методов лечения используют физиопроцедуры – УВЧ, УФО, лазеротерапию.
Терапию проводят в домашних условиях, при хроническом течении кожных заболеваний детям выписывают путёвки в специализированные санатории.
Ацикловир помогает избавиться от герпеса
Чем лечить кожные заболевания
| Название лекарственного препарата | К какой группе относится | Для чего назначают |
| Виферон, Панавир | Противовирусные | При дерматозах вирусного происхождения. |
| Ацикловир | Противогерпесное средство | При инфекциях, которые вызваны различными типами вируса герпес. |
| Колломак, Ферезол | Прижигающие средства | Помогают убрать бородавки. |
| Ламизил, Кетоконазол, Флуконазол, шампунь Низорал, Дермазол | Противогрибковые препараты | При микозах, себорее. |
| Тетрациклин, Эритромицин | Антибиотики | При гнойных поражениях, присоединении вторичных инфекций из-за расчёсывания сыпи. |
| Медифокс, Бензилбензоат, серная мазь | Акарицидные препараты | При чесотке. |
| Педикулен Ультра, Никс | Противопедикулезные препараты | При педикулёзе. |
| Трихопол, Метронидазол | Противопротозойные средства | При демодекозе |
| Зиртек, Цетрин | Антигистаминные | Назначают при всех видах дерматозов для устранения зуда, отёчности. |
| Преднизолон, Дипроспан, Гидрокортизоновая мазь, Лоринден | Глюкокортикостероиды | Устраняют сильные воспалительные процессы, нестерпимый зуд при тяжёлых формах кожных заболеваний. |
| Полисорб, активированный уголь | Энтеросорбенты | Выводят токсины, аллергены из организма, необходимы при всех видах кожных заболеваний. |
| Ибупрофен, парацетамол | Жаропонижающее | Снижают температурные показатели при инфекционных заболеваниях. |
| Иммунал, Полиоксидоний | Иммуномодуляторы | Укрепляют иммунитет, лекарства необходимы при любых видах дерматозов. |
| Бепантен | Наружные средства со смягчающим действием | При сильном шелушении кожи. |
| Мирамистин, Фукорцин | Антисептики | Для смазывания высыпаний при дерматозах. |
| Тенотен, Пантогам | Седативные средства | При нервных расстройствах. |
Бепантен применяют при сухости кожи и её шелушении
Если сыпь возникла на фоне заболеваний почек, печени, крови, органов пищеварительной системы, необходимо устранить основное заболевание.
Профилактика детских заболеваний кожи
Полностью предотвратить появление высыпаний на коже ребёнка практически невозможно, но соблюдение простых правил поможет свести риск развития дерматологических проблем к минимуму.
Как избежать болезней кожи:
- своевременная вакцинация – прививки защищают детей от многих вирусных заболеваний;
- регулярно укреплять иммунитет – закаливание, соблюдение режима дня, правильное питание, занятие спортом;
- соблюдать правила гигиены;
- регулярно проводить влажную уборку, проветривать помещения;
- все ранки и царапины сразу обрабатывать антисептическими средствами;
- дважды в год принимать витаминные комплексы;
- не давать ребёнку антибиотики, другие сильнодействующие препараты без назначения врача;
- регулярно посещать профильных специалистов для профилактического осмотра.
Своевременная вакцинация ребёнка позволит защитить его от инфекций и вирусов
Большинство кожных заболеваний заразны, больных детей следует оградить от общения со здоровыми, посещать школу и садик можно только при наличии справки от дерматолога.
Высыпания на коже могут появиться у каждого ребёнка, задача родителей – вовремя обратиться к дерматологу для выявления причины заболевания, точно выполнять все рекомендации врача, поддерживать чистоту в комнате, соблюдать гигиенические правила.
Лишай у детей: как выглядит, фото, признаки, лечение
Это кожное заболевание вызывает у его владельцев не только физический, но и моральный, и даже социальный дискомфорт. А если речь идет о лишае у ребенка, то здесь уже в зону пристального внимания, а то и осуждения, попадают и родители.
Испепеляющие косые взгляды соседей, да и попросту окружающих, нещадно пронизывают душу и рубят сердце на куски.
Дескать, что за родители, которые допустили такое безобразие. Да и, вероятно, с санитарной культурой в семье не все в порядке, подхватывают другие, смакуя тему, посыпая солью на раны. При этом запрещают детям общаться, приклеив страдающему ребятенку безапелляционный ярлык – заразный.
Согласитесь, болезненное и крайне неприятное состояние. Да и всем не станешь объяснять, что это произошло совершенно случайно – на каждый роток не накинешь платок.
К сожалению, здесь приходится говорить не только о медицинской дремучести и заурядном непонимании причинно-следственных связей возникновения заболевания, но и о банальном бездушии окружающих.
Содержание статьи
Что представляет собой заболевание?
Как-то повелось, что любое шелушение на коже, особенно если оно очерчено розоватой окружностью и имеет воспаленный внешний вид, принято называть лишаем. Здесь скорее включается принцип чрезмерной настороженности, хотя бдительность лишней не бывает. И наверное это правильно, но в этом чуть ниже разберемся.
Медицина использует обобщающий термин для описания и констатации группы кожных заболеваний, имеющих различную этиологию (причину), но объединенных одним (приоритетным) фактором риска – сниженная иммунная структура.
Кроме того, есть и другие причинные обстоятельства, мотивирующие запускающий триггер болезни:
- Предрасположенность по линии наследства.
- Последствия инфекции: кожный кандидоз, колит, дисбактериоз.
- Запредельные, изнуряющие физические нагрузки.
- Стрессы, депрессия, анорексия.
- Аутоиммунное заболевание кожи.
- Аллергическая предрасположенность.
- Патология эндокринной системы.
- Неудовлетворительная личная гигиена.
- Избыток солнечного облучения.
Читатель, конечно, заметил, что эти причины касаются всех – и детей и взрослых.
Но ответ на вопрос — от чего лишай появляется, не в этом, это только провоцирующие факторы.
В недалеком прошлом условное обобщение в названии болезни позволяло дерматологам причислять сюда все маленькие бляшки, воспаленные пятна или зудящие точки, которые со временем не трансформировались в другие образования, такие как мокнутия, эрозия или волдыри.
Сегодняшний медицинский инструментарий позволяет выявить причину возникновения этого явления. Провокаторами могут выступать различные грибы и вирусы. Справедливости ради нужно отметить, что последние настолько коварны и подвержены мутации, что выявить их происхождение и верифицировать не всегда удается.
Забегая вперед, подчеркнем, что в зависимости от причины и, естественно, возбудителя, терапия предполагает исключительно индивидуальную медикаментозную реабилитацию.
Видео от доктора Комаровского:
Разновидности
Виды заболевания поражают своим разнообразием. Несомненно, для родителей, особенно молодых и неопытных, актуально звучит вопрос: как выглядит лишай у детей? И конечно же — какие симптомы и как лечить лишай?
Нужно отметить, что большинство случаев заболевания приходится на детей. И это объяснимо. Причина в непоседливости и любознательности малышни, а также в значительной локации их общения. Им же все интересно. Все хочется попробовать, потискать и поласкать.
А коль скоро речь заходит о новой кошечке или собачке, появившейся во дворе, то здесь жди кожную «эпидемию». Враз подхватят эту заразу и всенепременно «наградят» ею друг друга.
Не зря он входит в ТОП-10 антирейтинга среди всех заболеваний дермы.
Виды лишая с названиями, заразность и пути коммуникации:
| Разновидность | Путь передачи | Степень агрессии |
|---|---|---|
| Розовый | Личный контакт | Минимальная. Некоторые дерматологи склонны считать, что он вообще не заразен. |
| Плоский красный | До конца не изучен | Незначительная. Существует опасность трансформации в плоскоклеточное злокачественное образование. |
| Цветной (отрубевидный) | Личный контакт | Низкая и малоопасная. |
| Опоясывающий | Личный контакт | Высокая. Особенно на этапе высыпания. |
| Стригущий | Личный контакт | Чрезвычайно высокая. |
Разновидности лишая у детей на фото:
Стригущий
Если в диагнозе кожного заболевания врач напишет микроспория, то можете не сомневаться – ваш ребенок «выиграл» джекпот и стал обладателем стригущего лишая. Понимаем, что это не совсем уместный сарказм. Хотя не факт, что именно грибок Microsporum спровоцировал патологию.
Грибок Trichophyton tonsuran обладает не менее мерзкими свойствами. От него подобную пакость вполне можно ожидать. Вспомните, вначале статьи речь шла о причинном многообразии.
Способов заражения может быть несколько:
- Тактильный контакт (посредством чувств осязания) – это самый простой и распространенный канал, ибо с помощью него ваше чадо познает мир.
- Использование чужих вещей индивидуального пользования: расческа, полотенце, постельные принадлежности в детсаду, мягкие игрушки и т. д.
- На улице, во дворе, на прогулке в парке, посредством соприкосновения с травой, листьями, сеном, где может закрепиться шерсть больной живности. Таким же образом патогенные грибы могут оказаться в песочнице или земле.
Стригущий лишай у детей на фото:
Свою зловещую сущность антропофильный трихофитон может начать проявлять не сразу, а только через две или более недель после контакта с зараженным объектом. Это в разы затрудняет выявление локации и субъект (источник) опасности. Хотя с момента заражения непосредственно от животного может пройти не более 7 дней.
Чрезвычайно актуально на ранней стадии увидеть и распознать симптомы и упредить трансформацию из острой в хроническую форму:
- Отличительный визуальный признак зарождения проблемы – это малозаметное пятнышко округлой формы. Так образуется материнская бляшка. Как и где на теле она выберет себе удобное место для дальнейшего развития, трудно сказать. Это может быть любой участок на голове, шее или лице ребенка. Внимательно осмотрите всего малыша – количество пятен будет очень быстро увеличиваться. При созревании бляшка дает на теле некоторую припухлость.
- Далее вокруг участка поражения появится шелушение и беспокоящий, навязчивый зуд.
- Явным признаком трихофитии являются характерные пятна на волосах. Так грибок «украшает» волосяной покров на голове.
- Увеличенные лимфатические узлы и повышенную температуру родители не должны оставлять без внимания – это тоже симптомы ранней стадии.
На возбудитель болезни может быть не только разный иммунный ответ организма. Формы протекания также кардинально отличаются друг от друга.
| Вид | Описание | Участки поражения |
|---|---|---|
| Поверхностный | Болезнь протекает в легкой форме. Наблюдается малозаметное поражение дермы. При прогрессирующей тенденции развития пятна увеличиваются в размерах. | Шея, лицо, участки головы, покрытые волосами. Другая локация тела поражается редко. |
| Хронический. | На голове появляются темные пятна. Их диаметр не превышает 10 мм. Окружающие рубцы шелушатся. Цвет волос приобретает неестественный окрас: от синюшного, до розоватого оттенка. Участок поражения расширяет границы, контуры размываются. Появляется зуд и неэстетичный вид кожного покрова. | Лишай у ребенка локализируется на височной и затылочной части, локтях, голове, реже — в других местах. |
| Инфильтративно-нагноительный (глубокий) | Только зараженные животные способны спровоцировать эту проблему. Признаки:
| Практически всегда это волосистая часть головы. |
Важно знать, что заболевание успешно развивается при наличии следующих благоприятных условий:
- Болезненное состояние, характеризующееся хронической нехваткой витаминов – гиповитаминоз.
- Заболевания в активной фазе.
- Хроническая инфекция.
- Пониженная иммунная сопротивляемость.
- Травма кожного покрова.
Причины и лечение микроспории в видео от доктора Малышевой:
Розовый
Эта явление имеет другое название – болезнь Жибера и относится к инфекционно-аллергической патологии дермы. Мнение о ее заразности ошибочно. Болезнь способна развиваться только в комфортных для нее условиях – простуда и проблемы с иммунным щитом.
Поэтому-то и пик заболеваний приходится на раннюю весну и позднюю осень, когда витаминный склад пустеет, снижается иммунитет и повышается вероятность проблем, связанных с простудой.
Это обстоятельство объективно говорит о сезонности недуга.
Однозначный возбудитель доподлинно неизвестен. Хотя большинство дерматологов заявляют, что виновник проблем – это герпес-вирус 7 типа. Именно ему свойственно подобное коварство. Но в другом лагере такое мнение не принимается однозначно.
Причины? О них вкратце было сказано выше.
Но есть и другие негативные сопутствующие факторы:
- Повреждение кожи.
- Инфекции и простудные заболевания, недавно перенесенные.
- Стрессы, хотя это больше, конечно же, касается взрослых.
- Патология метаболических процессов.
- Аллергическая реакция на вакцинацию и прием лекарственных препаратов.
- Обморожение или солнечный ожог.
- Укусы ядовитых насекомых.
В целом фон протекания розового «безобразника» характеризуется как благоприятный, но родителям полезно будет знать некоторые «индивидуальные» особенности этого заболевания:
- На начальном этапе вас должно насторожить не только ухудшение общего состояния чада: вялость, сонливость, боль в суставах и в голове. Главное, что сразу должно броситься в глаза, это появление на лбу, ногах, шее, локтях, спине огромного розового формирования, поднимающегося над кожей. Это и есть решающий признак – материнская бляшка.
- Она сохраняется на теле до десяти суток, проявляя удивительную «плодовитость». Результат ее труда – небольшие дочерние пятна.
- Через неделю они пожелтеют, начнут сморщиваться и шелушиться.
- По окончании шелушения пятна меняют окраску. Они могут и потемнеть и стать светлее.
- Спустя два месяца пятна исчезнут, не оставив и следа.
Розовый лишай у ребенка на фото:
Родители должны знать:
- У детворы заболевание возникает чрезвычайно редко. И то, этому благоприятствуют инфекция, проникшая в кишечник и, как не удивительно, – плановая вакцинация.
- Болезнь Жибера может протекать в атипичной форме – без зарождения материнской бляшки. На попе у младенца лишай может проявиться как следствие физической потертости от мочалки или одежды, или же чрезмерных солнечных ванн.
Видео от эксперта:
Опоясывающий
Опоясывающий герпес, он же лишай с одноименным названием – это однозначно заболевание вирусного характера, которое покрывает болезненным высыпанием практически все участки кожи.
В 90% случаях страдают живот, грудь и таз. Кроме того, именно он вызывает ветряную оспу, проще говоря – ветрянку.
Проникнув в раннем детстве в организм, вирус продолжает гостить еще длительное время, до возникновения благоприятных условий, которые характеризуются следующими обстоятельствами:
- Инфекционные заболевания.
- Чрезмерное ультрафиолетовое облучение (летний загар).
- Аномальное переохлаждение или перегрев тела.
- Несбалансированное питание и нехватка витаминов.
Поэтому нужно понимать, что ветрянка и опоясывающий лишай – это две беды одного и того же характера.
Говоря о «свирепости» вируса Herpes Zoster, нужно значимо подчеркнуть его заразность и вирулентность, т. е. практически 100%-ную вероятность поражения при попадании в организм.
Чтобы малыш «подхватил» вирус, достаточно банального бытового контакта с больным, ибо воздушно-капельный коммуникационный канал является для этой заразы наиболее благоприятным.
Однако речь может пойти и о более драматичных случаях. И это касается будущих мам.
Если на третьем триместре она, не дай бог, переболеет герпесом, то чрезвычайно велика вероятность, что у новорожденного после появления на свет проявится лишай. Хотя и не исключено, что он даст о себе знать на теле у грудничка через несколько недель после рождения.
Симптомы, после проявления которых вы должны немедленно обратиться к врачу:
- Изматывающее недомогание.
- Слабость, переходящая в озноб.
- Запредельное повышение температуры, пересекшей метку в 39°.
- Взбухшие лимфоузлы.
- Сильные боли в голове и ломота тела.
- Тошнота, переходящая в рвоту.
Выделяются следующие стадии:
- После попадания в организм вирусы из нервных узловых окончаний устремляются к поверхности дермы.
- Через два дня на участках, наиболее пострадавших от невидимого врага, образуются пятна, чрезвычайно напоминающие отек.
- Уже на четвертый день происходит трансформация отека в чрезвычайно болезненные прозрачные пузырьки.
- Одновременно происходит увеличение лимфатических узлов.
- Через семь дней пузыри начинают подсыхать с образованием корочки.
- Завершение всех периодов болезни: первая симптоматика, формирование пузырьков, их высыхание и отпадание происходит где-то через месяц.
Вышеописанная клиника характерна для 90% случаев.
Но встречаются и нетипичные формы, для которых свойственно:
- Ослабленность мышц.
- Образование кровяной жидкости в пузырьках.
- Формирование единого большого пузыря, вместо россыпи мелких.
- Наблюдаются случаи, когда предварительное высыпание напрочь отсутствует.
- Обширное поражение кожи вокруг глаз, с временной потерей зрения (глазная форма).
- Тоже характерно и при ушной форме, где поражается раковина и теряется слух.
Важно! Родителям нужно быть готовыми и не паниковать, когда у маленького больного могут проявиться псевдосимптомы энцефалита, кератита, стоматита, иридоциклита или конъюнктивита. Окончательный диагноз поставит лишь врач!
Видео от доктора Малышевой:
Плоский красный
У специалистов нет единой трактовки причин этого явления.
Большинство склоняется к аутоиммунному характеру побуждающих факторов, называя вероятную «виновницу» – это терапия, в ходе которой происходит бесконтрольный прием медицинских препаратов, таких как:
- Противовоспалительные.
- Утоляющие боль: Диклофенак, Аспирин, Ибупрофен и им подобные лекарства.
- Ингибиторы АПФ, снижающие почечную и сердечную недостаточность.
- Противомалярийные средства.
Поймите правильно – это не антиреклама. Просто будьте предельно осторожны, давая малышу лекарства. Особенно незнакомые или без рекомендаций врача.
Говоря о других мотивирующих триггерах, то часть медицинской братии склонна сводить проблему к патологии ЖКТ, а также залеченной (недолеченной) инфекции во рту.
Многочисленные клинические симптомы этого кожного заболевания порой затрудняют диагностику у малышей, но родителям о них нужно знать.
Выделяют несколько форм, наиболее часто встречающихся:
| Клиническая форма | Симптомы и описание |
|---|---|
| Типичная | Первые признаки плоского лишая у ребенка или взрослого – появление на теле моноформного высыпания, одинакового по размеру и форме. Это красные плоские бляшки по размеру до 5 мм. В ходе дальнейшей трансформации они способны соединяться и создавать большую локацию поражения. В каждом четвертом случае в зоне воздействия оказывается слизистая полости рта или влагалища у девочек. |
| Бородавчатая | На теле образуется гиперкератоз (патологическое утолщение). Цвет его как правило бурый или фиолетовый. Это образование отдаленно напоминает бородавки. Передняя часть голени является излюбленной площадкой. |
| Атрофическая | На пораженном участке наблюдается процесс атрофии со значительным утончением кожи. Если болезнь поражает волосяной покров головы, то зачастую это сопровождается облысением. Опасные последствия – это шрамы и рубцы, которые могут оставаться после выздоровления. |
| Пемфигоидная или пузырчатая | Для нее характерная симптоматика — это появление пузырчатых образований, заполненных кровавой межклеточной жидкостью. Везикулы способны развиться до больших размеров – до 10 мм в диаметре. Чаще всего буллы (трансформированные везикулы), «садятся» на стопах или голенях. |
| Монилиформная | Это весьма специфическая форма с эксклюзивным высыпанием. Нападает сразу группой и украшает сыпью в виде ожерелья шею, локтевые сгибы и внешнюю поверхность кистей, щадя остальной кожный покров. |
| Пигментная | Эта форма характеризуется сухой гиперпигментацией кожи. |
| Остроконечная | После инфицирования на теле образуются папулы, центр которых «украшает» уплотнение – гиперкератоз в виде шипа. Чаще всего заражению подвержены шея, лопатки и ноги. |
| Кольцевидная | Сыпь по геометрии напоминает окружность. Распространение происходит от центра к периферии. |
| Эрозивно-язвенная | Ее отличает генерализованная атака на ротовую полость – это эрозия и болезненные язвы. |
Красный лишай у ребенка на фото:
Цветной (отрубевидный)
Этот вид кожной патологии «присвоил» себе этакие веселенькие названия – цветной, солнечный грибок, разноцветный, но от этого радости он не добавил – ни детям, ни родителям. Если не сказать больше – заболевание прессингует в моральном плане, нанося психологическую травму.
Болезнь носит грибковую этиологию с уклоном на сезонность. В период активного солнца пятна наиболее яркие, зимой «красота» угасает.
Для здоровья заболевание опасности не представляет, но повторимся – внутренний дискомфорт очевиден.
Дети, чья кожа страдает от дерматомикоза – чаще всего подвержены риску.
Удивительный факт – носителями условно-патогенного грибка из линейки дрожжеподобных микотических организмов являются большинство жителей планеты. Но почему же только избранные становятся объектом внимания со стороны болезни?
Тому есть ряд причин:
- Эндокринный дисбаланс.
- Дефицит иммунной стойкости.
- Патология пищеварительной структуры.
- Функциональные проблемы кожи.
- Чрезмерное выделение пота и его эксклюзивный химический состав.
Заболевание являет себя в различных формах:
| Форма заболевания | Симптоматика |
|---|---|
| Пятнисто-шелушащаяся | У основания фолликула (луковицы) волос возникают пятна розовато-желтого окраса. Образования с необычным колером могут восседать на шее, груди и животе. По мере развития они сливаются в единое пораженное поле. Некоторое время спустя их цвет меняется на красный, бурый и коричневый. Еще чуть погодя появляется шелушение, так называемый эффект «стружки». Зуд при этой патологии отсутствует. После выздоровления ранее пораженные участки не подвергаются загару и смотрятся болезненными белыми островками. |
| Фолликулярная | На поверхности кожи в районе спины, рук, ног и груди зарождаются папулы. Их размер не превышает 5 мм. Но отличительной чертой этой формы является болезненный зуд. |
| Инвертная | Кожные складки являются излюбленным местом локации. В этих местах происходит покраснение и шелушение дермы. Не исключено появление зуда. |
Отрубевидный лишай у ребенка на фото:
По симптоматике с отрубевидным схож белый. Хотя он встречается реже, но имеет такую же грибковую этиологию. И после себя он оставляет такую же неприятную белую пятнистую поверхность.
Белый лишай у ребенка на фото:
Но его отличает несколько эксклюзивных признаков:
- томительный зуд на месте белого пятна;
- болевые ощущения;
- намокание пораженной поверхности;
- в редких случаях протекание сопровождается воспалением больных участков.
После обзора значительной части видов болезни, читатель может слегка запутаться и у него возникнет логичный вопрос: и все же, как отличить лишай от дерматита или аллергии и не спутать пятно похожее на лишай, с реально грибковым заболеванием?
Нижеприведенная таблица поможет в этом разобраться:
| Симптомы | Лишай | Аллергия |
|---|---|---|
| Высыпание на теле | Кожные пятна имеют строго очерченную локацию. Вначале они бывают одиночными и расположены на некотором расстоянии друг от друга. Пораженные участки диагностируются на конкретных площадках: живот, спина, в волосах головы, ступнях, шее или в районе половых органов. | По расположению сыпи нельзя выявить систему – она хаотично покрывает тела. Пятна разные по размеру. Всегда имеют вид отечности, сливаясь друг с другом, образуют единую площадь, но могут располагаться отдельно. |
| Зуд | Только при заражении стригущим или плоским лишаем, возникает болезненный зуд. | Аллергию всегда сопровождает зуд. Купируется исключительно симптоматической терапией. |
| Высокая температура | Практически все виды подобных кожных явлений, сопровождает температурная аномалия. | Для больных постарше гипертермический синдром характерен крайне редко, чего не скажешь о детях – это скорее обычное явление. |
| Увеличение лимфатических узлов | Этот симптом характерен для всех видов грибковых кожных недугов. | Как правило, аллергия не затрагивает биологические фильтры. |
Как лечить?
Вопрос: чем лечат у детей лишай – это вопрос дилетанта-обывателя, требующий универсальную мазь или таблетку.
Сразу необходимо акцентировать внимание, что тактика лечения, равно как и время реабилитации, зависит исключительно от тяжести и вида недуга.
Кроме того, не исключено, что потребуется временная изоляция больного малыша, дабы локализовать зону распространения заразы.
Схема, доза и порядок приема лекарств – это исключительная прерогатива лечащего врача.
Для лечения вашего чада все средства хороши, будь то традиционная терапия, либо «бабушкины» рецепты, дошедшие до нас из глубины седого Лукоморья, но от этого не растерявшие свою чародейственную силу.
| Лекарства | Народные средства |
|---|---|
| Стригущий | |
| Антимикотики – лекарства противогрибкового действия (прием внутрь): Итраконазол, Флуконазол, Кетоконазол, Орунгал, Гризеофульвин. Мази: Салициловая. Серная. Серно-дегтярная. Микоспор. Мазь Вилькинсона. Ламизил. Рецептурные мази (изготавливаются в аптеках): молочко Видаля, паста Лассора. | Натертая отварная свекла, смешанная в равных частях с медом. Втирать в очаг поражения. Отвар из гречки. Один стакан гречки и два воды. Отварить до готовности, пропустить отвар сквозь сито. Охладить и смазывать больное место. Кашица из капустного листа. Измельчить на блендере. Смешать 1:1 со сметаной – живительное снадобье готово. Ромашковый настой. Маленькая ложка лепестков ромашки залить 200 граммами крутого кипятка. Дать остыть. Тампоном протирать участок поражения, трижды в день. Не мыть и давать высыхать самостоятельно. |
| Розовый | |
| Эритромицин – антибиотик. Ацикловир – противовирусное. Тавегил – антигистаминное средство. Гидрокортизон – гормональное, противовоспалительное действие. Циндол – подсушивает тело и блокирует воспалительные процессы на кожи и размножение микроорганизмов. Активированный уголь – выводит токсины. | Мазь календулы. Растереть 10 г сухого цвета календулы, добавить и размешать с 50 граммами вазелина. На день три раза обрабатывать больное место. Отвар ромашки и капустная кашица. Рецепт описан выше. Мазь из дегтя. Березовый деготь и сливочное масло смешивают один к одному. На ночь смазывают салфетку и покрывают больное место. Дрожжевое тесто: граненый стакан молока, 30 граммов сырых дрожжей, 800 граммов муки, одно яйцо, 2 больших ложки меда и 4 такие же ложки растительного масла. Готовое тесто прикладывать на два часа трижды в день. Бумажный пепел. Сжечь дотла чистый белый лист бумаги. Добавить 5 граммов спирта. Полученный состав втирать в пораженный участок, трижды в день.
|
| Опоясывающий | |
| Противовирусные препараты: Ацикловир, Фамвир, Валацикловир, Валтрекс. Противовирусные мази и гели: Зовиракс. Ацикловир, Виру-мерц. Гормональные средства: Преднизолон, Гидрокортизон. Укрепляющие иммунитет: Неовир, Арбидол, Риматодин. | Настой из полыни. Маленькую ложку измельченной травы залить 100 граммами спирта или стаканом водки. Дать настояться неделю. Регулярно взбалтывать. Смоченную в растворе салфетку прикладывать на 20 минут к больному участку. По окончании процедуры участок смазать касторовым маслом. Отвар лопуха. Измельчить листья лопуха. Большую ложку исходного материала залить 100 граммами кипятка и поставить на 5 минут на пар. Снять, охладить. На ночь смачивать салфетку и оборачивать воспаленное место. Кашица из сабельника болотного. Пропустить через мясорубку свежую траву растения. Кашицу приложите на ночь к ране. Отвар из травяного сбора. Взять, перемешать и измельчить в равных частях: ивовая кора, листья ежевики, лепестки чайной розы, цвет календулы, хвощ полевой. Залить тремя стаканами воды 50 граммов сбора. Довести до кипения, убрать огонь и протомить еще 15 минут. Полученный отвар остудить, профильтровать. Перед сном смочить салфетку и окутать место поражения. |
| Плоский красный | |
| Кортикостероиды: Преднизолон, Метипред. Синтетические интерфероны: Неовир, Ридостин, Интерферон-альфа 2b. Антигистаминные препараты: Парлазин, Зиртек, Клемастин, Тавегил, Супрастин, Лоратадин, Диазолин. Антибиотики: Метациклин, Тетрациклин, Азитромицин, Эритромицин, Сумамед. Гормональные мази: Гидрокортизон, Бетаметазон, Флуметазон, Кловейт. Противоаллергические мази: Гистан, Фенистил.
| Масло календулы. В чистую посуду (200 г) насыпать цвет календулы (50 г), залить оливковым маслом. Настаивать 1,5 месяца, не забывая перемешивать. После готовности регулярно смазывайте больное место. Мазь с календулой. Смешать на пару 200 г масла из календулы и 20 г воска пчел. Охладить и поставить в холодильник. В дневное время обрабатывайте высыпание через каждые четыре часа. Травяной настой. Измельчите листья крапивы, цветки бузины, ягоды можжевельника, корни одуванчика и травы зверобоя – всего поровну. Взять две большие ложки сбора и смешать со вскипевшей водой (пол-литра). Настаивайте час. Профильтруете и поставьте в холодильник. Пить по сто граммов, перед тем как покушать. |
| Цветной (отрубевидный) | |
| Противогрибковые препараты (таблетки): Кетоконазол, Оранозол, Орунит, Микозорал, Фунгавис, Итраконазол, Кандитрал, Итразол. Кремы, мази: Бифоназол, Микоспор, Бифосин, салициловый лосьон с ромашкой, Клотримазол, Тербинафин. | Дегтярное мыло. В любое время дня, один раз намыливать больной участок. Борная кислота. Смазывать днем через 4 часа. Уксусный раствор. Разводим один к одному 3% уксус и йод. Единожды в день протираем пятна. Дважды в день протираем больной участок 3% уксусом. Отвар череды или чистотела. Большая ложка череды и стакан кипятка – завариваем. Настаиваем один час. Фильтруем. Смачиваем салфетку и на час обкладываем больной участок. |
Видео:
Профилактика – как уберечь ребенка?
Некоторые читатели сочтут этот раздел просто лишним. Ибо в нем будут перечислены простые до наивности меры, которые непросто должны, но и обязаны соблюдать уважающие себя люди и того же требовать от детей.
Но не сочтите это за назойливость – повторим урок вместе с вами еще раз:
- Возвращаясь после прогулки, сразу моем руки с мылом. В летний сезон настоятельно рекомендуем использовать дезинфицирующие средства. Не поленитесь – проконтролируйте тщательность гигиенической процедуры, выполненной вашим малышом.
- Категорически исключите контакт детей с бродячими животными.
- Не допускайте использование детьми чужих предметов личной гигиены: расчески, мочалки, зубные щетки, полотенца.
- Не допускайте сами и запретите детям примерку чужой одежды, обуви и головных уборов.
- Регулярно укрепляйте иммунитет детского организма. Для этого используйте любую возможность: прогулки на воздухе, закаливание, обливание холодной водой, прием натуральных витаминов, здоровое и сбалансированное питание.
- В период сезонного риска «подсядьте» на гипоаллергенную диету. Это овощи, мясо, рис, картофель, кисломолочные продукты. Они станут для вас естественным щитом при вирусной атаке.
Надеемся, что после ознакомления с данным познавательным материалом у вас появился реальный инструмент в борьбе с этой кожной заразой. А народная мудрость о том, что беду лучше упредить, нежели с ней сражаться, придется как нельзя кстати, коль скоро речь заходит о кожной болезни.
22 Распространенные высыпания на коже, изображения, причины и лечение
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы покупаете по ссылкам на этой странице, мы можем заработать небольшую комиссию. Вот наш процесс.
Сыпь — это заметное изменение текстуры или цвета кожи. Ваша кожа может стать чешуйчатой, неровной, зудящей или раздраженной.
Есть много разных причин высыпаний. Вот список из 21 человека с картинками.
Предупреждение: впереди графические изображения.
Укусы блох
- обычно располагаются группами на голенях и стопах
- зудящая красная шишка, окруженная красным ореолом
- Симптомы начинаются сразу после укуса
Прочтите статью об укусах блох полностью
Пятое заболевание
- головная боль, утомляемость, низкая температура, боль в горле, насморк, диарея и тошнота
- у детей чаще, чем у взрослых, появляется сыпь
- круглая ярко-красная сыпь на щеках
- кружевная Сыпь с узорами на руках, ногах и верхней части тела, которая может быть более заметна после горячего душа или ванны
Прочтите статью о пятой болезни полностью.
Розацеа
- хроническое кожное заболевание, которое проходит циклы исчезновения и рецидива
- рецидивы могут быть вызваны острой пищей, алкогольными напитками, солнечным светом, стрессом и кишечными бактериями Helicobacter pylori
- четыре подтипа розацеа охватывают широкий спектр симптомов.
- Общие симптомы включают покраснение лица, припухлость, красные шишки, покраснение лица, сухость кожи и повышенную чувствительность кожи.
Прочтите статью о розацеа полностью.
Импетиго
- часто встречается у младенцев и детей
- часто располагается в области рта, подбородка и носа
- раздражающая сыпь и пузыри, заполненные жидкостью, которые легко лопаются и образуют корку медового цвета
Читать полная статья об импетиго.
Стригущий лишай
- Круглые чешуйчатые высыпания с приподнятым краем
- Кожа в середине кольца выглядит чистой и здоровой, а края кольца могут расширяться наружу
- зуд
Прочитать всю статью о стригущем лишаем.
Контактный дерматит
- появляется через несколько часов или дней после контакта с аллергеном
- имеет видимые границы и появляется там, где ваша кожа соприкасается с раздражающим веществом
- кожа зудящая, красная, чешуйчатая или сырая
- волдыри, которые мокнут, сочатся , или стать твердым
Прочтите статью о контактном дерматите полностью.
Аллергическая экзема
- может напоминать ожог
- часто встречается на руках и предплечьях
- Кожа зудящая, красная, чешуйчатая или сырая
- волдыри, которые мокнут, сочатся или становятся твердыми
Читать статью полностью аллергическая экзема.
Болезни кистей, стоп и рта
- обычно поражают детей младше 5 лет
- Болезненные красные волдыри во рту, на языке и деснах
- плоские или выступающие красные пятна на ладонях и подошвах ступней
- пятна могут также появляться на ягодицах или в области гениталий.
Прочтите статью полностью о заболеваниях рук, стоп и рта.
Сыпь от подгузников
- , расположенная на участках, соприкасающихся с подгузником
- Кожа выглядит красной, влажной и раздраженной
- Теплая на ощупь
Прочтите статью о сыпи от подгузников полностью.
Экзема
- желтые или белые чешуйчатые пятна, которые отслаиваются.
- пораженные участки могут быть красными, зудящими, жирными или жирными.
- На участках с сыпью может наблюдаться выпадение волос.
Прочитать статью о экземе полностью.
Псориаз
- чешуйчатые, серебристые, резко очерченные участки кожи
- , обычно расположенные на коже головы, локтях, коленях и пояснице
- могут вызывать зуд или протекать бессимптомно
Прочтите статью о псориазе полностью.
Ветряная оспа
- скопления зудящих красных волдырей, заполненных жидкостью, на различных стадиях заживления по всему телу
- сыпь сопровождается лихорадкой, болями в теле, болью в горле и потерей аппетита
- остается заразной до тех пор, пока все волдыри покрылись коркой
Прочтите статью о ветрянке полностью.
Системная красная волчанка (СКВ)
- аутоиммунное заболевание, которое проявляет широкий спектр симптомов, влияющих на многие системы и органы тела
- широкий спектр симптомов кожи и слизистых оболочек, от сыпи до язв
- классический Сыпь в форме бабочки, которая распространяется от щеки к щеке над носом.
- Сыпь может появиться или усилиться под воздействием солнечных лучей.
Прочтите статью о системной красной волчанке (СКВ).
- очень болезненная сыпь, которая может гореть, покалывать или чесаться, даже если пузырьков нет
- скопления заполненных жидкостью пузырьков, которые легко лопаются и выделяют жидкость
- сыпь появляется в виде линейных полос, которые появляются чаще всего на туловище, но может возникать на других частях тела, включая лицо.
- Может сопровождаться низкой температурой, ознобом, головной болью или усталостью.
Прочитать статью о опоясывающем лишае полностью.
Целлюлит
Это состояние считается неотложной медицинской помощью.Может потребоваться неотложная помощь.
- вызвано бактериями или грибками, попавшими через трещину или порез на коже
- красная, болезненная, опухшая кожа с просачиванием или без, которая быстро распространяется
- горячая и нежная на ощупь
- лихорадка, озноб и красные полосы от сыпи может быть признаком серьезной инфекции, требующей медицинской помощи.
Прочтите статью о целлюлите полностью.
Лекарственная аллергия
Это состояние считается неотложной медицинской помощью.Может потребоваться неотложная помощь.
- легкая, зудящая, красная сыпь может появиться через несколько дней или недель после приема лекарства
- тяжелая лекарственная аллергия может быть опасной для жизни, и симптомы включают крапивницу, учащенное сердцебиение, отек, зуд и затрудненное дыхание
- другие симптомы включают лихорадку , расстройство желудка и крошечные фиолетовые или красные точки на коже
Прочтите статью о лекарственной аллергии полностью.
Чесотка
- Симптомы могут появиться через четыре-шесть недель
- Сильно зудящая сыпь может быть прыщавой, состоит из крошечных волдырей или чешуйчатых
- выпуклых, белых или телесных линий
Читать статью полностью на чесотку.
Корь
- Симптомы включают лихорадку, боль в горле, красные слезящиеся глаза, потерю аппетита, кашель и насморк
- красная сыпь распространяется от лица вниз по телу через три-пять дней после появления первых симптомов
- крошечный во рту появляются красные пятна с сине-белыми центрами
Прочтите статью о кори полностью.
Укус клеща
- Боль или припухлость в области укуса
- Сыпь, чувство жжения, волдыри или затрудненное дыхание
- Клещ часто остается прикрепленным к коже в течение длительного времени
- Укусы редко появляются группами
Прочитать статью об укусах клещей полностью.
Себорейная экзема
- желтые или белые чешуйчатые пятна, которые отслаиваются
- пораженные участки могут быть красными, зудящими, жирными или жирными
- В области высыпания может происходить выпадение волос
Прочтите статью о себорейной экземе полностью.
Скарлатина
- возникает в то же время или сразу после инфекции стрептококкового горла
- красная кожная сыпь по всему телу (но не на руках и ногах)
- сыпь состоит из крошечных бугорков, которые делают ее чувствую себя «наждачной бумагой»
- ярко-красный язычок
Читать статью о скарлатине полностью.
Болезнь Кавасаки
Это состояние считается неотложной медицинской помощью. Может потребоваться неотложная помощь.
- обычно поражает детей в возрасте до 5 лет.
- красный, опухший язык (клубничный язык), высокая температура, опухшие, красные ладони и подошвы ног, опухшие лимфатические узлы, налитые кровью глаза
- могут вызвать серьезные проблемы с сердцем, поэтому обратитесь к специалисту врач, если есть опасения
- , однако, обычно выздоравливает само по себе
Прочтите статью о болезни Кавасаки полностью.
Контактный дерматит
Контактный дерматит — одна из наиболее частых причин высыпаний. Этот тип сыпи возникает, когда кожа вступает в прямой контакт с инородным веществом, которое вызывает неблагоприятную реакцию, приводящую к сыпи. Образовавшаяся сыпь может быть зудящей, красной или воспаленной. Возможные причины контактного дерматита включают:
- косметические товары, мыло и стиральный порошок
- красители в одежде
- контакт с химическими веществами в резине, резине или латексе
- прикосновение к ядовитым растениям, таким как ядовитый дуб, ядовитый плющ , или ядовитый сумах
Лекарства
Прием лекарств также может вызывать сыпь.Они могут образоваться в результате:
Другие причины
К другим возможным причинам высыпаний относятся следующие:
- Сыпь иногда может развиться в области укуса насекомого, например, укуса блохи. Укусы клещей вызывают особую озабоченность, поскольку они могут передавать болезнь.
- Экзема, или атопический дерматит, — это сыпь, которая в основном возникает у людей, страдающих астмой или аллергией. Сыпь часто бывает красноватой и зудящей с чешуйчатой текстурой.
- Псориаз — это распространенное кожное заболевание, которое может вызывать образование чешуйчатой, зудящей, красной сыпи вдоль кожи головы, локтей и суставов.
- Себорейная экзема — это разновидность экземы, которая чаще всего поражает кожу головы и вызывает покраснение, чешуйчатые пятна и перхоть. Это также может произойти на ушах, во рту или в носу. У младенцев это называется колпаком.
- Красная волчанка — это аутоиммунное заболевание, при котором на щеках и носу появляется сыпь. Эта сыпь называется «бабочкой» или скуловой сыпью.
- Розацеа — хроническое заболевание кожи неизвестной причины. Существует несколько типов розацеа, но все они характеризуются покраснением и сыпью на лице.
- Стригущий лишай — это грибковая инфекция, вызывающая характерную кольцевидную сыпь. Тот же грибок, который вызывает стригущий лишай на теле и коже черепа, также вызывает зуд спортсмена и ногу спортсмена.
- Сыпь от опрелостей — частое раздражение кожи у младенцев и детей раннего возраста. Обычно это вызвано слишком долгим сидением в грязной пеленке.
- Чесотка — это заражение крошечными клещами, которые живут и зарываются в вашу кожу. Это вызывает неровную зудящую сыпь.
- Целлюлит — это бактериальная инфекция кожи.Обычно он выглядит как красный опухший участок, болезненный и нежный на ощупь. Если не лечить, инфекция, вызывающая целлюлит, может распространиться и стать опасной для жизни.
Причины сыпи у детей
Дети особенно предрасположены к высыпаниям, которые возникают в результате болезней, таких как:
- Ветряная оспа — это вирус, характеризующийся красными зудящими волдырями, которые образуются по всему телу.
- Корь — это респираторная вирусная инфекция, вызывающая обширную сыпь, состоящую из зудящих красных шишек.
- Скарлатина — это инфекция, вызванная бактериями группы A Streptococcus , которые продуцируют токсин, вызывающий ярко-красную сыпь, похожую на наждачную бумагу.
- Заболевание рук, ног и рта — это вирусная инфекция, которая может вызывать покраснение во рту и сыпь на руках и ногах.
- Пятая болезнь — это вирусная инфекция, которая вызывает плоскую красную сыпь на щеках, плечах и ногах.
- Болезнь Кавасаки — редкое, но серьезное заболевание, которое вызывает сыпь и жар на ранних стадиях и может привести к аневризме коронарной артерии в качестве осложнения.
- Импетиго — это заразная бактериальная инфекция, вызывающая зуд, твердую сыпь и желтые, заполненные жидкостью язвы на лице, шее и руках.
Большинство контактных высыпаний можно лечить, но это зависит от причины. Следуйте этим рекомендациям, чтобы облегчить дискомфорт и ускорить процесс заживления:
- Используйте мягкие, нежные очищающие средства вместо ароматизированного мыла.
- Для мытья кожи и волос используйте теплую воду вместо горячей.
- Промокните сыпь насухо, а не тереть.
- Дайте сыпи подышать. По возможности не закрывайте его одеждой.
- Прекратите использовать новую косметику или лосьоны, которые могли вызвать сыпь.
- Нанесите увлажняющий лосьон без запаха на участки, пораженные экземой.
- Не расчесывайте сыпь, так как это может ухудшить ее состояние и привести к инфекции.
- Нанесите на пораженный участок безрецептурный крем с гидрокортизоном, если сыпь вызывает сильный зуд и дискомфорт. Лосьон с каламином также помогает избавиться от высыпаний от ветрянки, ядовитого плюща или ядовитого дуба.
- Примите ванну с овсянкой. Это может уменьшить зуд, связанный с сыпью от экземы или псориаза. Вот как приготовить овсяную ванну.
- Регулярно мойте волосы и кожу головы шампунем от перхоти, если у вас есть перхоть и сыпь. Лечебный шампунь от перхоти обычно доступен в аптеках, но ваш врач может назначить более сильные шампуни, если они вам нужны.
Лекарства, отпускаемые без рецепта
Принимайте ацетаминофен (Тайленол) или ибупрофен (Адвил) в умеренных количествах при легкой боли, связанной с сыпью.Перед тем, как начать принимать эти препараты, проконсультируйтесь со своим врачом и не принимайте их в течение длительного периода, поскольку они могут иметь побочные эффекты. Спросите своего лечащего врача, как долго вы можете их принимать. Возможно, вы не сможете их принимать, если у вас есть заболевание печени или почек или язва желудка в анамнезе.
Позвоните своему врачу, если сыпь не исчезнет после лечения в домашних условиях. Вам также следует связаться с ними, если вы испытываете другие симптомы помимо сыпи и подозреваете, что у вас болезнь.Если у вас еще нет врача, вы можете использовать инструмент Healthline FindCare, чтобы найти ближайшего к вам поставщика медицинских услуг.
Немедленно обратитесь в больницу, если у вас появилась сыпь вместе с одним из следующих симптомов:
- усиливающаяся боль или изменение цвета в области высыпания
- ощущение стеснения или зуда в горле
- затрудненное дыхание
- отек лица или конечности
- лихорадка 100,4 ° F (38 ° C) или выше
- спутанность сознания
- головокружение
- сильная боль в голове или шее
- повторяющаяся рвота или диарея
Если у вас появилась сыпь, обратитесь к врачу. системные симптомы, в том числе:
- боль в суставах
- боль в горле
- температура чуть выше 100.4 ° F (38 ° C)
- красные полосы или болезненные участки рядом с сыпью
- недавний укус клеща или животного
Ваш лечащий врач проведет медицинский осмотр и осмотрит вашу сыпь. Будьте готовы ответить на вопросы о ваших:
- сыпь
- история болезни
- диета
- недавнее употребление продуктов или лекарств
- гигиена
Ваш лечащий врач также может:
- измерить вашу температуру
- заказать тесты, такие как в качестве теста на аллергию или общего анализа крови
- выполнить биопсию кожи, которая включает взятие небольшого образца кожной ткани для анализа
- направить вас к специалисту, например дерматологу, для дальнейшего обследования
fВаш лечащий врач также может прописать лекарства или лечебный лосьон, чтобы облегчить сыпь.Большинство людей могут эффективно лечить сыпь с помощью лечения и домашнего ухода.
Следуйте этим советам, если у вас появилась сыпь:
- Используйте домашние средства, чтобы успокоить легкую контактную сыпь.
- Определите потенциальные триггеры сыпи и по возможности избегайте их.
- Если сыпь не исчезнет, позвоните своему врачу, если лечение в домашних условиях. Вам также следует связаться с ними, если вы испытываете другие симптомы помимо сыпи и подозреваете, что у вас болезнь.
- Тщательно выполняйте все процедуры, которые прописывает врач. Поговорите со своим врачом, если ваша сыпь не проходит или усиливается, несмотря на лечение.
Healthline и наши партнеры могут получать часть дохода, если вы совершите покупку, используя ссылку выше.
Прочтите статью на испанском языке
10 наиболее распространенных заболеваний кожи: фотографии и методы лечения
- Слайд-шоу о здоровье и лекарствах
- 10 наиболее распространенных заболеваний кожи: фотографии и методы лечения
Медицинская проверка проведена Leigh Ann Anderson, PharmD.Последнее обновление: 13 сентября 2020 г.
1. Угри (Acne vulgaris)
Акне, наиболее распространенное кожное заболевание в США, может быть источником беспокойства для каждого подростка. Кроме того, заболеваемость акне растет и у взрослых.
Угри вызываются закупоркой волосяных фолликулов и сальных (сальных) желез кожи, что часто вызвано гормональными изменениями. Термин акне относится не только к прыщам на лице, но и к черным точкам, кистам и узелкам. У некоторых людей появляются прыщи и на других частях тела, например, на спине и груди.
Лечение акне дерматологом важно, потому что прыщи, оставленные без внимания, часто могут привести к стойким рубцам и темным пятнам на лице. Для более умеренных или тяжелых форм акне можно использовать следующие варианты:
- Крем для местного применения с адапаленом (Дифферин) теперь доступен без рецепта.
- В тяжелых случаях акне можно использовать пероральный изотретиноин (Amnesteem, Claravis, другие бренды и дженерики), но с серьезными предупреждениями о беременности. Этот препарат не следует использовать пациенткам, которые беременны или могут забеременеть.Существует чрезвычайно высокий риск возникновения серьезных врожденных дефектов в случае наступления беременности во время приема этого препарата.
- Третиноин для местного применения (Retin-A, Avita, Altreno, другие бренды и дженерики) также доступен в виде кремов, гелей и лосьонов. Обсудите использование этого препарата со своим врачом: третиноин не следует применять во время беременности, если только в этом нет явной необходимости, а польза от него превышает риск для плода.
- В октябре 2018 года таблетки сарециклина (Seysara) были одобрены Управлением по контролю за продуктами и лекарствами для лечения неузловых вульгарных угрей от умеренной до тяжелой.
- Тазаротен для местного применения (Аразло, Фабиор, Тазорак) и класкотерон (Винлеви) являются другими вариантами рецептурного крема для местного применения.
Другие варианты лечения см. В разделе «Управление и лечение акне».
2. Атопический дерматит (экзема)
Атопический дерматит — одна из наиболее частых форм экземы у детей. Точная причина атопического дерматита неизвестна, но исследователи полагают, что она может быть связана с генетикой, окружающей средой и / или иммунной системой.
Атопический дерматит может появиться на лице (особенно у младенцев), руках, ступнях или в складках и складках кожи. Сухая, чешуйчатая и зудящая кожа — это норма, а постоянное расчесывание может привести к утолщению участка. Хотя экзема часто возникает у людей, страдающих аллергией, аллергия не вызывает экзему. Для уменьшения симптомов часто используются местные стероиды.
Дюпиксент
- В марте 2017 года FDA одобрило инъекцию Regeneron Dupixent (дупилумаб) пациентам с экземой средней и тяжелой степени, которые не могут использовать местную терапию или не прошли ее.
- Клинические испытания Дюпиксента с участием более 2100 взрослых с атопическим дерматитом от средней до тяжелой степени тяжести привели к появлению чистой или почти чистой кожи по сравнению с плацебо со снижением зуда после 16 недель терапии.
- Dupixent теперь также одобрен для использования у педиатрических пациентов в возрасте от 6 до 17 лет и доступен в предварительно заполненных шприцах для более удобного самостоятельного введения.
- Dupixent можно использовать с местными кортикостероидами или без них.
Eucrisa
- Eucrisa (crisaborole) от Pfizer — мазь для местного применения, впервые одобренная в декабре.2016.
- Он классифицируется как ингибитор фосфодиэстеразы 4 и используется при экземе легкой и средней степени тяжести у взрослых и детей в возрасте от 3 месяцев и старше.
- Наносится тонким слоем на пораженные участки 2 раза в день.
Другие формы экземы включают контактный дерматит и себорейный дерматит.
3. Опоясывающий лишай (опоясывающий лишай)
Вирус опоясывающего лишая (опоясывающий герпес) приводит к появлению красной пузырчатой сыпи, которая может обернуться вокруг вашего туловища или появиться на любом участке тела.Также возможны жар, утомляемость и головная боль.
В США одобрены две вакцины против опоясывающего лишая:
- Zostavax (живая вакцина против опоясывающего лишая) доступен в виде подкожной инъекции для предотвращения опоясывающего лишая и рекомендуется для людей в возрасте 50 лет и старше.
- Shingrix (субъединичная вакцина против опоясывающего герпеса) одобрена для профилактики опоясывающего лишая (опоясывающий лишай) у взрослых в возрасте 50 лет и старше.
- Shingrix — это неживая (инактивированная) рекомбинантная субъединичная вакцина, вводимая внутримышечно двумя дозами, при этом вторая доза вводится через 2–6 месяцев после первой.
- Shingrix в настоящее время является более предпочтительной вакциной по сравнению с Zostavax из-за более высокого уровня эффективности (эффективность> 90%).
Опоясывающий лишай вызывается тем же вирусом, который вызывает ветряную оспу — вирусом ветряной оспы. Если вы переболели ветряной оспой, вы рискуете заболеть опоясывающим лишаем, поскольку вирус ветряной оспы долгие годы находится в спящем (неактивном) состоянии в вашей нервной системе.
Пожилые люди и люди с ослабленной иммунной системой подвергаются наибольшему риску. Опоясывающий лишай может быть болезненным, но раннее лечение противовирусными препаратами, такими как пероральный валацикловир (валтрекс), может уменьшить симптомы.
4. Крапивница (крапивница)
Крапивница — это известные рубцы (приподнятые, красные, зудящие участки), которые могут возникать на коже. Распространенные причины крапивницы включают лекарства, пищу и укусы насекомых.
Обратитесь за неотложной помощью или позвоните по телефону 911 , если ульи покрывают большую часть вашего тела, отек горла или лица или они влияют на ваше дыхание. Крапивница обычно проходит через 2–4 часа; однако у некоторых людей крапивница может сохраняться в течение месяцев или лет; это известно как хроническая крапивница.
Каким бы то ни было образом избежать срабатывания триггера, это лучшая тактика предотвращения крапивницы. Когда это невозможно, для борьбы с зудом можно использовать безрецептурные антигистаминные препараты, такие как лоратадин (Кларитин) или фексофенадин (Аллегра).
Лекарство омализумаб (инъекция Xolair), используемое для лечения аллергической астмы, было одобрено в 2014 году для лечения хронической крапивницы у людей, у которых нет ответа на антигистаминные препараты.
В октябре 2019 года Кузиттир (инъекция цетризина) был одобрен FDA для лечения острой крапивницы (крапивницы) у взрослых и детей в возрасте от 6 месяцев и старше.Кузиттир не рекомендуется детям младше 6 лет с нарушением функции почек или печени.
5. Загар
Нет сомнений — загар предотвратить легче, чем лечить.
Солнечные ожоги возникают при чрезмерном воздействии ультрафиолетового (УФ) света солнца или солнечных лучей. Кожа становится красной, болезненной, горячей на ощупь и даже может отслоиться.
Трудно сказать, сколько времени безопасно на солнце, даже с защитой от солнца.Повторные солнечные ожоги, особенно в детстве, могут повысить риск рака кожи в более позднем возрасте. Обычно солнцезащитный крем необходимо наносить повторно каждые 2 часа, но, возможно, вам нужно просто держаться подальше от солнца.
Первым шагом в лечении солнечного ожога является поиск тени, если возможно, проникновение внутрь и охлаждение кожи.
- Примите прохладную ванну или душ с мягким мылом.
- Пейте много жидкости и увлажняйте кожу легким увлажняющим кремом без масла или алоэ вера, пока кожа еще влажная.
- В некоторых случаях может потребоваться безрецептурный продукт с лидокаином для местного применения.
- Прием НПВП, например ибупрофена, может помочь при дискомфорте или отеке.
Обратитесь к врачу, если у вас жар, озноб или сильные волдыри на большой части тела. Не царапайте и не лопайте волдыри — это может привести к инфекции.
6. Контактный дерматит
У большинства из нас был контактный дерматит — когда мы касаемся чего-то, что вызывает кожную реакцию.
- Контактный дерматит — это разновидность экземы, причиной которой могут быть растения (ядовитый плющ, сумах, дуб), украшения, латексные перчатки и раздражители, такие как отбеливатель или мыло.
- Чтобы предотвратить контактный дерматит, по возможности избегайте этого предмета.
- Для контроля симптомов часто помогают антигистаминные препараты, пероральные или местные стероиды и ванны с коллоидной овсянкой.
Если ваш врач подозревает, что у вас контактный дерматит, но причина неизвестна, он может предложить пластырь.При тестировании на пластырь на кожу наносятся аллергические вещества. Через несколько дней ваш врач проверит реакцию.
7. Сыпь от подгузников
Каждый, у кого есть ребенок, знает о распространенной проблеме опрелостей.
- Если слишком долго надевать мокрый или загрязненный подгузник, это может привести к появлению красных шишек и сыпи в области подгузников, ягодицах, гениталиях и кожных складках.
- Моча и стул могут разрушать кожу, а химические вещества в одноразовых подгузниках могут растворяться и вызывать раздражение кожи.
- Кандида (дрожжи) или бактерии также могут использовать воспаленную, поврежденную кожу и усложнять сыпь.
Чтобы предотвратить появление опрелостей, меняйте подгузники по мере необходимости, чтобы область оставалась сухой, и по возможности выдвигайте попку ребенка на свежий воздух.
Вы можете использовать мазь типа Desitin (местного применения с оксидом цинка), чтобы создать защитный барьер на ягодицах ребенка. Если через 2–3 дня сыпь не исчезнет, проконсультируйтесь с педиатром.
8.Розацеа
Розацеа — это хронический отек лица с покраснением, выступающими кровеносными сосудами и прыщами.
Розацеа чаще всего встречается у женщин старше 30 лет, но могут быть затронуты и мужчины. Проблемы с иммунной системой, проблемы с венами и / или проблемы с окружающей средой могут вызвать это состояние.
В зависимости от симптомов существует несколько эффективных методов лечения.
- Можно использовать антибиотики, например крем с метронидазолом или пероральный доксициклин.
- Гель азелаиновой кислоты (Finacea), естественная насыщенная дикарбоновая кислота, может использоваться при воспаленных прыщах.
- В более тяжелых случаях ваш врач может порекомендовать изотретиноин для лечения акне.
- Бета-блокаторы (для уменьшения покраснения), минимальная возможная доза эстрогена, лазерное или хирургическое лечение также могут уменьшить покраснение.
- В январе 2017 года FDA одобрило крем Rhofade (оксиметазолин), вазоконстриктор для местного применения, наносимый на лицо один раз в день для сужения сосудов и уменьшения покраснения лица при розацеа у взрослых.Другие рецептурные препараты включают Соолантру (ивермектин) и Мирвазо (бримонидин).
9. Атлетическая стопа (Tinea Pedis)
Прискорбный факт, но ваши ноги подвержены грибковым инфекциям. Стопа спортсмена может вызвать сильный зуд, покраснение и трещины на коже стопы и между пальцами ног. Тип грибов, называемый дерматофитами, обычно встречается в теплых и влажных местах, таких как бассейны, душевые кабины и раздевалки.
К счастью, местные противогрибковые препараты легко доступны без рецепта, например:
Удаление инфекции может занять несколько недель; Проконсультируйтесь с врачом, если симптомы не улучшатся, так как вам может потребоваться рецептурный препарат.
Вы можете предотвратить образование стопы спортсмена, следя за чистотой и сухостью ног, меняя мокрые носки и обувь, а также надевая сандалии в общественном бассейне или в душевых.
Если под ногтями на ногах появляется грибок, который может иметь белый, желтый или коричневый цвет с рассыпчатой текстурой на ногтях, обязательно обратитесь к ортопеду, поскольку может потребоваться более интенсивное лечение.
10. Базально-клеточная карцинома
Базальноклеточная карцинома (BCC) — наиболее распространенный тип рака кожи в США.S. BCC растет в верхних базальных клетках вашей кожи, но редко распространяется и поддается лечению. Вы можете быть предрасположены к ОЦК, если проводите много времени на солнце или часто пользуетесь солярием.
Выросты обычно возникают на голове, ушах, носу и шее. Они могут выглядеть блестящими, красными и чешуйчатыми или походить на открытую рану.
Лечение BCC может включать:
- хирургия
- кожные лекарства для небольших участков
- радиация для более крупных.
Лекарства включают кремы, например:
Сонидегиб (Одомзо) и висмодегиб (Эриведж) представляют собой пероральные препараты, которые могут использоваться при местно-распространенном ОЦК, который рецидивировал после хирургического вмешательства или лучевой терапии, или для пациентов, которым нельзя провести хирургическое вмешательство или лучевую терапию.
Чтобы предотвратить ОЦК, избегайте длительного пребывания на солнце, используйте солнцезащитный крем, защитную одежду и ежегодно посещайте дерматолога для полного осмотра кожи тела. Научитесь также выполнять самопроверку кожи. Людям с сильным личным или семейным анамнезом рака кожи может потребоваться более частое посещение. Если вы заметили что-то необычное, не ждите встречи с врачом.
Выполнено: 10 наиболее распространенных состояний кожи: фотографии и процедуры
Посмотреть все слайды на одной странице
Источники
- Шингрикс.Маркировка продукции. GlaxoSmithkline. Парк Исследований Треугольника, Северная Каролина. 2017. По состоянию на 13 сентября 2020 г., https://www.shingrix.com/index.html.
- Вакцинация от опоясывающего лишая. Что каждый должен знать о вакцине против опоясывающего лишая (Shingrix). Центры США по контролю и профилактике заболеваний (CDC). По состоянию на 13 сентября 2020 г., https://www.cdc.gov/vaccines/vpd/shingles/public/shingrix/index.html
- Американская академия дерматологии. Болезни и методы лечения. Акне. По состоянию на 13 сентября 2020 г. https://www.aad.org/public/diseases/acne-and-rosacea/acne
- Американская академия дерматологии.Болезни и методы лечения. Атопический дерматит. Признаки и симптомы. По состоянию на 13 сентября 2020 г., https://www.aad.org/public/diseases/eczema/atopic-dermatitis
- Американский фонд астмы и аллергии. Крапивница (крапивница). По состоянию на 13 сентября 2020 г. http://www.aafa.org/page/hives.aspx
- Фонд рака кожи. Загар и твоя кожа. По состоянию на 13 сентября 2020 г. http://www.skincancer.org/prevention/sunburn/five-ways-to-treat-a-sunburn
- Американская академия дерматологии. Контактный дерматит.По состоянию на 13 сентября 2020 г. http://www.aad.org/dermatology-a-to-z/diseases-and-treatments/a—d/contact-dermatitis
- Healthy Children.org. Возрасты и этапы. Сыпь от подгузников. По состоянию на 4 августа 2019 г. http://www.healthychildren.org/English/ages-stages/baby/diapers-clothing/Pages/Diaper-Rash.aspx
- Американская академия дерматологии. Болезни и методы лечения. Базально-клеточная карцинома: обзор. По состоянию на 13 сентября 2020 г. https://www.aad.org/public/diseases/skin-cancer/basal-cell-carcinoma
- Крем Rhofade (оксиметазолина гидрохлорид) для местного применения.Информация о продукте. Аллерган. По состоянию на 4 августа 2019 г. https://www.allergan.com/assets/pdf/rhofade_pi
.
.
.
.
.
.
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Med
старых названий болезней Сильвен Казале
Имена старых болезней
Сильвен Казале
Это
глоссарий терминов, используемых для описания болезней в былые времена.я
обычно, но не всегда, пропущены термины, которые можно найти в
современный медицинский словарь. Я также включил несколько терминов, которые появляются
в Bills of Mortality, которые не являются строго заболеваниями. (1)
А
* B * C * D * E
* F * G * H * I
* Дж * К * Л * М
* N * O * P * Q
* R * S * T * U
* В * Ш * Х
* Y * Z
А
Абасия:
Истерическая неспособность ходить или стоять.
Брюшной
Стенокардия: Термин, используемый для описания повторяющихся, тяжелых и внезапных
боли в животе у пожилых людей. Сегодня он используется для обозначения боли, вызванной
от плохого кровоснабжения кишечника, но в прошлом это также могло означать
дивертикулярная болезнь / дивертикулез.
Брюшной
Phthisis: Туберкулез лимфатических узлов брюшной полости.
Ablepsy: Слепота.
Abortus
Лихорадка: Бруцеллез.
Вертлужная впадина:
Тазобедренный сустав. Часть таза.
Ахор: Извержение
на коже головы.
Акромион:
Костный выступ над плечом; боковой (Вдали от средней линии
т. е. сбоку) конце ости лопатки.
Болезнь Аддисона: A
заболевание, характеризующееся сильной слабостью, низким артериальным давлением и
бронзовый оттенок кожи из-за снижения секреции кортизола
со стороны надпочечника.Доктор Томас Аддисон (1793-1860), родился около
Ньюкасл, Англия, описал болезнь в 1855 году. Синонимы: Morbus
addisonii, бронзовая кожная болезнь.
Адинамия: отсутствие
движение или сила в результате болезни; беспомощность.
Напуган: Напуган
до смерти. Вероятно, сердечный приступ или инсульт, вызванный стрессом.
Ague: Любая
перемежающаяся лихорадка, характеризующаяся периодами озноба, лихорадки и
потеет.Чаще всего идентифицируется как малярия. Малярийная лихорадка. Малярийный или
перемежающаяся лихорадка, характеризующаяся пароксизмом (стадии озноба, лихорадки,
и потоотделение регулярно) с последующим перерывом
или антракт, длина которого определяет эпитеты: банальный,
третичная, четвертичная и пятнистая аге (определены в тексте). В народе
болезнь была известна как «лихорадка и лихорадка», «озноб»
лихорадка «,» дрожь «и названиями, выражающими
местность, в которой он был распространен, например, «Болотная лихорадка»
(в Луизиане), «Панамская лихорадка» и «Лихорадка Чагреса.«
Ague-cake: A
форма увеличения селезенки в результате действия малярии
в системе.
grotantem: Болезнь,
болезнь.
скулапий:
Римский бог исцеления.
Ague:
Обычно малярия, но может быть любое лихорадочное заболевание с приступами дрожи.
Айнхум: Стриктура
в результате незначительных сокращений в основании цифры, что в конечном итоге приводит к
ампутация.
Алеппо Фурункул: Лейшманиоз.
Альбуминурия:
Наличие белка в моче. Встречается при многих заболеваниях почек, например.
Диабетическая нефропатия, гипертоническая нефропатия, гломерулонефрит и
нефротический синдром.
Амавроз:
Слепота (частичная или полная).
Аменорея:
Отсутствие менструации. Обычно применяется к репродуктивным годам, поэтому
обычная причина — беременность.
Американская чума: Желтый
высокая температура.
Anasarca: Обобщенное
массивные отеки. Генерализованная массивная водянка.
Прибытие: A
белая, язвенная припухлость.
Аневризма:
Локальное раздувание кровеносного сосуда. Обычно артерия.
Стенокардия:
Буквально означает удушье. Часто используется при стенокардии, т.е. боли от
сердце.
Антракоз: Легкое
заболевание, вызванное вдыханием угольной пыли. Форма пневмокониоза.
Афония: Ларингит.
Афта:
детская болезнь «молочница».
Апоплекс /
Апоплексия: Паралич вследствие инсульта.
Асцит: Водянка. Аномальный
скопление жидкости в брюшной полости. Часто из-за болезни печени,
особенно вторичный рак, но может быть результатом сердца или почек
неудача.
Asphycsia / Asphicsia: Cyanotic
и недостаток кислорода.
Атаксия:
Неспособность координировать движения, т.е. неуклюжесть.
Атерома: Медленная
дегенерация артерий при скоплении жировых отложений на внутренней
оболочка.
Атрофия: Истощение
или уменьшаются в размерах.
В
Плохо
Кровь: Сифилис.
Зуд парикмахера: Инфекция
волосяных фолликулов в области бороды. Может быть импетиго.
желчный
лихорадка: Термин, широко применяемый к кишечной лихорадке и
малярийная лихорадка. Брюшной тиф, малярия, гепатит или повышенная температура и
рвота желчью.
Желтуха: Желтуха
связанные с заболеванием печени. Комплекс симптомов, включающий тошноту,
дискомфорт в животе, головная боль и запор, которые ранее приписывались
к чрезмерному выделению желчи из печени.
Черная смерть: Бубонный
чума.
Черная лихорадка: Острая
инфекция с высокой температурой и темно-красными поражениями кожи и высоким
уровень смертности.
Черная чума: Бубонная
чума.
Черная оспа: Черный
Оспа.
Черная рвота: Рвота
застарелая черная кровь из-за язвы или желтой лихорадки.
Черноводная лихорадка: Темный
моча связана с высокой температурой.Тяжелая форма малярии, при которой
в моче столько крови, что она кажется черной.
Мочевой пузырь в
Горло: Дифтерия.
Кипячение :
Абсцесс кожи или болезненное ограниченное воспаление
кожа или волосяной фолликул, имеющий мертвое внутреннее ядро, образующее гной, обычно
вызвано стафилококковой инфекцией. Синоним: фурункул.
Bloody Flux: Дизентерия
с выделением крови.Кровавый стул.
Отравление крови: Бактериальное
инфекция; сепсис.
Кровавый пот: Потение
болезнь.
Бритье костей: Ишиас.
Лихорадка мозга: Менингит
или тиф.
Кости перелома: Денге
высокая температура.
Сломать кость
Лихорадка: Лихорадка денге.
Болезнь Брайта: Хроническая
воспалительное заболевание почек.
Бронзовый Иоанн: Желтый
высокая температура.
Бруцеллез:
Заболевание, вызванное употреблением зараженного молока. Вызывает лихорадку
болезнь переменной продолжительности, часто с проблемами суставов и часто
депрессия.
Бубо:
Воспаленная, увеличенная или болезненная железа в паху. Симптом бубонной
чума.
Буле: Фурункул, опухоль
или опухоль.
Бурса:
Небольшой мешочек (закрытый мешок) из фиброзной ткани, наполненный жидкостью.
Обычно возникают вблизи сустава и позволяют перемещать поверхности, такие как кости и
сухожилия перемещаются друг вокруг друга с меньшим трением.
С
Кахмия: Любая
заболевание крови.
Cachexy: Недоедание.
Cacogastric: Расстройство
желудок.
Cacospysy: Нерегулярный
пульс.
Кадуцей: Тема
к падению или эпилепсии.
Camp Diarrha: Typhus.
Брюшной тиф.
Лагерная лихорадка: Сыпной тиф;
также известный как лагерная диарея.
Cancrum Oris :
Сильная деструктивная эрозионная язва щеки и губы,
быстро переходящий к шелушению.В прошлом веке его видели в
нежные, плохо накормленные, плохо ухоженные дети от двух до пяти лет.
Болезнь возникла в результате плохой гигиены, действующей на ослабленного
система. Обычно это следствие одной из высыпаний и часто
фатальный. Деструктивное заболевание могло за несколько дней привести к гангрене
губы, щеки, миндалины, нёбо, язык и даже половина лица; зубы
выпадут из орбит, и ужасно зловонная слюна потекла из
части.Синонимы: язвенная болезнь, водный язв, нома, гангренозный стоматит,
гангренозное изъязвление рта.
Кандида:
Молочница грибковая инфекция.
Собачье безумие: Бешенство,
водобоязнь.
Canker: A
тяжелая, деструктивная, разъедающая язва щеки и губы. Это обычно
последовал за одной из высыпаний и часто приводил к летальному исходу. Изъязвление
рот или губы или простой герпес.
Карбункул: A
большой фурункул. Рак кожи или другая опухоль.
Карцинома:
Рак.
Каталепсия: Судороги
/ транс.
Катамения:
Менструальные выделения или менструация.
Катар: Воспаление
слизистой оболочки, особенно дыхательных путей головы и
горло со свободным отделяемым.Для него характерны кашель, жажда,
усталость, жар, слезотечение и повышенное выделение слизи из
дыхательные пути. Бронхиальный катар был бронхитом; удушающий катар
был круп; катаральное поражение уретры; вагинальный катар был лейкореей;
эпидемический катар был таким же, как грипп. Синонимы: насморк, насморк.
Катаральный: Нос
и выделения из горла от холода или аллергии.
Катаральный
бронхит: Острый бронхит.
Церебрит: Воспаление
головного мозга или отравления свинцом.
Мел:
Кожа
опухоль около суставов, наблюдаемая при подагре — Tophus; Ревматоидный артрит или
узелки.
Детская кроватка (жар): Инфекция
у матери после рождения ребенка, вероятно, из-за
стафилококк.
Обморожение: Малярия.
Озноб: Отек
конечностей, вызванных воздействием холода.
подбородочный кашель: коклюш
кашель.
Чок: Круп.
Хлоазма:
Коричневатое веснушчатое изменение цвета кожи. Чаще всего наблюдается при беременности.
Хлороз: Железо
дефицитная анемия.
Холецистит: Воспаление
желчного пузыря.
Холелитиаз: Галл
камни.
Холера: An
острое инфекционное заболевание, характеризующееся обильной диареей, рвотой,
и судороги.Он распространяется через загрязненную фекалиями воду и пищу. острый
тяжелая инфекционная диарея с слущиванием слизистой оболочки кишечника.
Младенческая холера: A
обычная незаразная диарея у маленьких детей, возникающая летом
или осенью. Смерть часто наступала через три-пять дней.
Холера Morbus: Болезнь
при рвоте, спазмах в животе, повышенной температуре и т. д. Возможно
аппендицит.
Хорея: Непроизвольно
подергивания мышц и нескоординированные движения. Болезнь
характеризуется судорогами, искривлениями и танцами.
Chrisome: A
ребенок в первый месяц жизни.
Холодная чума: Ague
характеризуется ознобом.
Колики: Судорожные
боль в животе или кишечнике. Боль в животе и спазмы.
Волнение: Сотрясение мозга.
Перегрузка: An
чрезмерное или ненормальное накопление крови или другой жидкости в организме
часть или кровеносный сосуд. Любое скопление жидкости в органе, например
легкие.
Застойный озноб: Малярия
при диарее.
Застойная лихорадка: Малярия.
Потребление: Туберкулез.
Истощение тела; ранее применялся особенно к легочным
туберкулез.В настоящее время известно, что это заболевание является инфекционным заболеванием.
вызвано бактериальным видом Mycobacterium tuberculosis. Синонимы:
маразм (в середине XIX века), туберкулез.
Заразная пирексия:
Дизентерия.
Коррупция: Общие
срок заражения.
Насморк: Простуда.
Costiveness: Запор.
Коровья оспа: A
несмертельное заболевание, подобное оспе, поражающее крупный рогатый скот и
передается человеку.Используется для производства первых прививок.
Судороги Колики: Аппендицит.
Болезнь посевов: Перенасыщение
желудок.
Круп: Любой
обструктивное состояние гортани или трахеи, характеризующееся
хриплый, лающий кашель и затрудненное дыхание. Это происходит в основном в
младенцы и дети. Ларингит,
дифтерия, или ангина.
Огранка камня: The
хирургическое удаление камня мочевого пузыря.
Цианоз: Темный
цвет кожи от недостатка кислорода в крови.
Cynanche: болезней
горла.
Цистит: Воспаление
мочевого пузыря.
Д
Дневная лихорадка: Лихорадка
продолжительностью один день; потливость.
Слабость: Отсутствие
движение или пребывание в постели.
слабость: слабость
из-за старости.
Decubitis: умер
в постели.
Белая горячка: Галлюцинации
из-за алкоголизма. Возникает в результате алкогольного опьянения и
представлен изображением смятения, ужаса, беспокойства и
галлюцинации. Обычно известен как DTs.
Денге: Инфекционный
лихорадка, эндемичная для Восточной Африки.
Зубы: Резка
(прорезывание) зубов.
Деплумация: Опухоль
век, что вызывает выпадение волос.
Дневниковая лихорадка: A
лихорадка, которая длится один день.
Дифтерия: A
серьезное инфекционное заболевание, поражающее любую слизистую оболочку, хотя это
обычно поражает горло или нос. Заразный
заболевание горла.
Distemper: Нарушенный
состояние тела или разума; нездоровье, болезнь; умственное или физическое
расстройство; болезнь или недуг.Обычно болезнь животных с недомоганием,
выделения из носа и горла, анорексия.
Dock Fever: Желтый
высокая температура.
Домашние болезни: Психологические
упадок сил, депрессия.
Водянка: Аномальная
отек тела или части тела из-за скопления прозрачного
водянистая жидкость. Отек (припухлость), часто вызванный болезнью почек или сердца.
Водянка
Мозг: Энцефалит.
Сухая боль в животе: Свинец
отравление.
Дискразия: An
ненормальное состояние организма.
Дизентерия: A
термин, назначаемый ряду расстройств, отмеченных воспалением большого
кишечник и сопровождается частым стулом, содержащим кровь и слизь.
Воспаление толстой кишки с частым отхождением слизи и крови.
Дизорексия: Сниженная
аппетит.
Диспепсия: Несварение
и изжога. Симптомы сердечного приступа.
Дисфазия: Сложность
в речи.
Дисурия: Сложность
в или болезненное мочеиспускание.
E
Эклампсия: Исторически
используется как общий термин для обозначения судорог. Сегодня отождествляется с
судороги, возникающие в результате токсикоза, сопровождающего беременность.
Эклампсия: Симптомы
эпилепсии, судорог во время родов.
Ecstasy: Форма A
каталепсии, характеризующейся потерей рассудка.
Отек: Нефроз;
отек тканей.
Отек легких: Застойный
сердечная недостаточность, форма водянки.
Угорь Вещь: Рожа.
Effluvia: Выдохов
или эманации, особенно относящиеся к ядовитым.
Слоновость: A
форма проказы. Отек конечности из-за обструкции лимфатических узлов.
Приводит к утолщению кожи (пахидермия), часто используется как синоним
филяриоз, но может быть результатом сифилиса или рецидивирующего стрептококка.
инфекция (ностров слоновой болезни).
Эмфизема: A
хроническое необратимое заболевание легких, характеризующееся одышкой
дыхания, отрывного кашля, цианоза и «бочкообразной»
грудь.
Энцефалит: Отек
мозга; он же сонная болезнь.
Кишечная лихорадка: Брюшной тиф
высокая температура.
Энтероколит: Воспаление
кишечника.
Энтерит: Инфляции
кишечника.
Эпилепсия: A
расстройство нервной системы, характеризующееся либо легкой, эпизодической
потеря внимания, сонливость или тяжелые судороги с потерей
сознание.
Эпитаксия: Нос
кровоточить.
Эпителиома: Рак
кожи.
Спорынья: A
грибковое заболевание съедобных трав. При попадании внутрь грибок может заразить
люди, вызывающие судороги или гангрену.
Рожа: An
острая стрептококковая инфекция кожи, характеризующаяся распространением,
темно-красное воспаление. Инфекционное заболевание кожи, вызванное стрептококками с
везикулярные и луковичные поражения.
Вытекшая кровь: Разрыв
кровеносного сосуда.
Факс
Приступы обморока: Вероятно
эвфемизм эпилепсии.
Болезнь: Эпилепсия.
Жирная печень: Цирроз
печени.
Foetor
Oris: Неприятный запах изо рта.
фибринозный
Бронхит: хронический
бронхит
; Возможно астма.
Свищ: An
неестественное общение между двумя разными структурами тела.
Подходит: Внезапный
приступ или захват мышечной активности.
Flux: Дизентерия.
Чрезмерное выделение или выделение жидкости, например кровотечение или диарея.
Прилив юмора: Тираж.
отверстие
: Медицинский термин для ямы.
Французская оспа: Сифилис.
Лягушка: Круп.
Фурункул: Кип.
G
галопом
Расход: Туберкулез легких.
Гангрена: массивная
смерть ткани из-за травмы, болезни или нарушения кровоснабжения.
Сбор: A
скопление гноя.
Общий паралич
Безумных: Сифилис, поражающий мозг.
Железистая лихорадка: Мононуклеоз.
Зоб Эндокардит: Воспаление
эндокарда и клапанов. Наиболее частые причины — ревматические и
сепсис.
Подагра: Болезненная
воспаление, вызванное накоплением мочевой кислоты в тканях.
Великая оспа: Сифилис.
Зеленая лихорадка: Болезнь
— Анемия.
Зеленая болезнь: Анемия.
Захват, Захват или
Грипп: Гриппоподобные симптомы.
Зуд бакалейщика: Кожа
болезнь, вызванная клещами в сахаре или муке.
H
Hmatemesis: Рвота
кровь из желудка. Кровь часто бывает несвежей и поэтому содержит
коагулированные частицы, напоминающие кофейные зерна.
Гематурия:
Кровянистая моча.
Болезнь сердца: Состояние
вызвано потерей соли из организма.
Гектическая лихорадка: A
ежедневно повторяющаяся лихорадка с сильным потоотделением, ознобом и приливом крови
внешний вид, часто связанный с туберкулезом легких или септическим
отравление.
Гетическая жалоба: Повторяющаяся
высокая температура.
Гематемезис: Рвота
кровь.
Гематурия: Кровавая
моча.
Гемиплегия: Паралич
одной стороны тела.
Тазобедренная подагра: Остеомилит.
Ульи: A
кожные высыпания волдырей, возникшие в результате аллергической реакции.
Тяжелая аллергическая реакция может привести к смерти от анафилактического шока.
Ужасы: Бред
белая горячка.
Госпитальная лихорадка: Сыпной тиф.
Гидроцефалия: Увеличенная
голова, вода на мозг.
Гидроперикард: Сердце
водянка.
Hydrophobia: Бешенство.
Водянка:
полное название водянки.
Hydrothroax: Водянка
в груди.
Гипертрофия: Увеличение
органа, как сердце.
Я
Якорь: Утечка
жидкости из язвы или раны.
Импетиго: Заразно
кожное заболевание, характеризующееся пустулами.
Импостум: Абсцесс.
Внутреннее состояние: Физическое состояние
состояние, возникшее из-за отсутствия пищи.
Инфантильное
Паралич: Полиомиелит (полиомиелит).
Прерывистая лихорадка:
Болезнь, отмеченная приступами лихорадки с
вернуться к полностью нормальной температуре; обычно малярия.
Кишечные колики: Брюшные
боль из-за неправильного питания.
Ишемия:
Недостаточное кровоснабжение органа.
Дж
Тюремная лихорадка: Тиф.
Желтуха: Состояние
вызвано закупоркой кишечника.
Jawfaln: Буквально
упавшая челюсть также называется заблокированной челюстью.Возможно столбняк.
К
Какке: Бери-бери.
Короли зла: Золотуха.
Туберкулез шеи и лимфатических узлов.
перегиб: подходит
кашля или удушья.
Kruchhusten: Кричащий
кашель.
л
La grippe: Грипп.
Проказа: A
хроническое бактериальное заболевание, поражающее в основном кожу и нервы. Если
без лечения может быть прогрессирующее и необратимое повреждение кожи,
нервы, конечности и глаза.
Залог:
Диарея, при которой фекалии содержат непереваренную пищу.
Печеночные: Возможно
Рахит. Джон Граунт (2) заметил, что Bills or Mortality показывает многие
смертей от рахита показали мало или совсем не было ливерната, и наоборот.
Локчелюстный сустав: Столбняк,
заболевание, при котором челюсти плотно сжимаются. Синонимы:
тризм, столбняк.
Локомоторная атаксия: заболевание
нервной системы, что приводит к неспособности ходить.
Длительная болезнь: Туберкулез.
Болезнь люса: Сифилис.
Lues venera: Венерический
болезнь.
Прострел: Назад
боль.
Сумасшедший
убежище: Психиатрическая больница.
Легочная лихорадка: Пневмония.
Заболевание легких: Туберкулез.
Лежит в: Время
доставка младенца.
M
Злокачественная лихорадка: Тиф.
Злокачественная пустула: Сибирская язва.
Злокачественная язва
Горло: Дифтерия.
Mania: Безумие.
Маразм: прогрессивный
истощение тела, как недоедание.
Meagrom, Megrim: A
сильная головная боль, часто ограничивающаяся одной стороной головы.
Медулла:
костный мозг в центре длинной кости. Мягкая внутренняя часть
железы. Например. Почки, лимфатические узлы, тимус.
Меланхолия: Тяжелая
депрессия.
Мембранозный круп: Дифтерия.
Менингит: Инфляции
головного или спинного мозга.
Брыжейка: A
большая складка брюшины, проходящая между частью кишечника и
задняя брюшная стенка.
Метеоризм:
Вздутие живота с газами в кишечнике.
Метрит: Воспаление
матки или гнойные выделения из влагалища.
Миазмы: Ядовитые
считается, что пары заражают воздух и вызывают болезни.
Milk Fever: Короткий
жила лихорадка, которая иногда сопровождает лактацию, вероятно,
стафилококковая инфекция. Заболевание от употребления зараженного молока, например
волнообразная лихорадка или бруцеллез.
Milk Leg: Тромбоз
вен на бедре обычно наблюдается после родов. Послеродовой
тромбофлебит.
Молочная болезнь: Болезнь
из молока крупного рогатого скота, съевшего ядовитые сорняки.
Morbilli: Корь.
Morbus Addisonii: Addison’s
Болезнь.
Morbus Cordis: Сердце
болезнь. Универсальная фраза о смерти от естественных причин, когда точное
причина не была очевидна.
Mormal: Гангрена.
Morphew: блистеров
в результате цинги.Цинга волдыри на теле.
Ущерб: Гангрена,
некротическая ткань.
Миелит: Воспаление
позвоночника.
Миокардит: Воспаление
сердечных мышц.
№
Некроз:
отмирание ткани. Гибель костей или тканей.
Нефроз: Почки
перерождение.
Неприт: Воспаление
почек.
Нервная прострация: Extreme
истощение от неспособности контролировать физические и умственные нагрузки.
Крапива
Сыпь: Крапивница.
Невралгия: Описано
как дискомфорт, типа «головная боль» была невралгия в голове.
Ностальгия: Тоска по дому.
О
дема:
Задержка жидкости, водянка.
Oriental Boil: См.
Лейшманиоз.
п.
Толстая кожа: Утолщение
кожи.
Паралич: Паралич
или трудности с мышечным контролем. Паралич или неконтролируемое движение
контролируемые мышцы.
Агитанты паралича: болезнь Паркинсона
болезнь.
Паренхима:
В
ткань, которая выполняет функцию органа в отличие от ткани
которые обеспечивают поддержку (это называется стромой).
Пароксизм: Судороги.
Роды:
Роды или процесс родов.
Пемфигус: Кожа
болезнь водянистых волдырей.
Перикардит: Воспаление
сердца.
Перипневмония: Воспаление
легких.
Перитонит: Воспаление
области живота.
Пагубная анемия:
Анемия, вызванная дефицитом витамина B12.
коклюш: коклюш
кашель.
Петехиальная лихорадка: Лихорадка
характеризуется кожными пятнами.
Периферийное истощение: Смерть
в связи с рождением ребенка.
Phlegmasia Alba Dolens: Тромбоз
вен на бедре обычно наблюдается после родов.
Фтириоз: Вши
заражение.
Phthisis: Tuberculosis.Хроническое истощение или название туберкулеза.
Болезнь розового: болезнь
прорезывания зубов младенцев из-за отравления ртутью из порошков для прорезывания зубов.
Чума: Любая
инфекционное заболевание с высокой смертностью, хотя часто означает
бубонная чума. Острое фебрильное высокоинфекционное заболевание с высокой
летальность.
Планета поражена: Любая
внезапный тяжелый недуг или паралич.
Плеврит /
Плеврит: Воспаление плевры,
перепончатый мешок, выстилающий грудную полость. Симптомы: озноб, жар, сухость.
кашель и боль в пораженной стороне. Любая боль в области груди с
каждый вдох.
Пневмония: Воспаление
легких с застоем или уплотнением.
Порфирия: Редко
нарушение обмена веществ, которое может вызвать умственное расстройство у маленьких детей.Это
вызывает судороги и делирий.
Подагра: Подагра.
Полиомиелит: PolioPotter’s
астма — фиброидный физис.
Болезнь Потта: Туберкулез
позвоночника.
Астма Поттера: Туберкулез.
Оспа: Сифилис.
Послеродовой
Истощение: Смерть при родах.
Послеродовая лихорадка: Инфекция
после рождения ребенка, вероятно, стафилококковая инфекция.
Puking Fever: Milk (Молоко)
болезнь.
Purples: Это
это сыпь из-за спонтанного кровотечения на коже. Это может быть
симптом некоторых тяжелых заболеваний, включая бактериальный эндокардит и
цереброспинальный менингит.
Пурпура:
Это
это сыпь из-за спонтанного кровотечения на коже i.е. синяки. Там
есть много причин. Возраст жертвы будет иметь значение.
Гнилостная лихорадка: Тиф.
Дифтерия.
Гнилостная ангина:
Изъязвление острой формы, поражающее
миндалины.
Пимия: A
состояние, при котором скопления гноеродных бактерий циркулируют в
кровь через определенные промежутки времени вызывает абсцессы, где бы они ни находились.
Пиелит: Воспаление
лоханки почки.
Пирексия: дизентерия.
К
Ангина: An
острое воспаление миндалин, часто приводящее к абсцессу.
Тонзиллит.
R
Сборщик тряпок
Болезнь: Сибирская язва.
Ремиттирующая лихорадка: Малярия.
Ревматизм: Любой
расстройство, связанное с болями в суставах.
Рахит: Болезнь
костной системы в основном из-за дефицита витамина D.
Восстание
Освещение: Обычно считается крупом.
Однако Оксфордский словарь английского языка определяет это как истерию, а Джон
Graunt (2) предполагает, что это может быть воспаление печени, подобное
в печень (q.v.).
Роза холодная: Сено
лихорадка или назальные симптомы аллергии.
розеола:
Сыпь наблюдается на вторичной стадии сифилиса.
Ротанная лихорадка: Детская
болезнь.
Рубеола: Немецкий
корь.
S
Кровяная корка: Парша.
Скарлатина: Скарлет
высокая температура.
Скарлатина
(Алая сыпь): инфекционная лихорадка,
характеризуется широко распространенной алой сыпью. Заболевание характеризуется
по красной сыпи.
Алая сыпь: розеола.
Ишиас: Ревматизм
в бедрах.
Scirrhus: Раковый
опухоли.
Скотомия: Головокружение,
тошнота и помутнение зрения.
Очистка или
scowring: Очистка кишечника, вероятно
диарея или дизентерия.
Винты: Ревматизм.
Паралич писателя: писатель
судорога.
Золотуха или
scrofula fugax: Первичный туберкулез
лимфатические железы, особенно в области шеи. Заболевание детей
и молодых людей, это прямое распространение туберкулеза на
кожа из нижележащих лимфатических узлов. Это превращается в холодные абсцессы,
множественные кожные язвы и дренирование носовых пазух.Туберкулез шеи
лимфатические узлы. Медленно прогрессирует, появляются абсцессы и пустулы.
Болезнь молодого человека. Возможно ветряная оспа.
Золотуха
mesenterica: Внутренний нелегочный
туберкулез, приводящий к вздутию живота, потере аппетита и
бледный цвет лица.
Scrofula vulgaris: An
зудящая сыпь, связанная с больницами. Скорее всего стрептококк
инфекция.
Scrumpox: Кожа
болезнь, импетиго.
Цинга: A
заболевание, вызванное тяжелым дефицитом витамина С. Симптомы слабости,
губчатые десны и кровоизлияния под кожей.
Септицемия: Кровь
отравление.
Встряхивает: Делириум
белая горячка.
встряхивание: озноб,
лихорадка.
Опоясывающий лишай: Вирусный
болезнь с кожными волдырями.
Корабельная лихорадка: Тиф.
Сириаз: Воспаление
мозга из-за воздействия солнца.
Sloes: молоко
болезнь.
Оспа: Высокая
инфекционное вирусное заболевание, вызывающее гнойнички. Инфекционное заболевание с
лихорадка и волдыри.
Размягчение
Мозг: инсульт. Результат инсульта или кровотечения
в головном мозге с конечным результатом размягчения тканей в этой области.
Боль в горле
Чума: Дифтерия или ангина.
Испанская болезнь: Сифилис.
Испанский грипп:
вариант гриппа, который стал причиной пандемии 1918 года.
Эпидемический грипп.
Спазмы: Внезапные
непроизвольное сокращение мышцы или группы мышц, например
судороги.
Spina bifida: Деформация
позвоночника.
Селезенка
лихорадка: Сибирская язва у животных.
Пятнистая лихорадка: Менингит
или тиф. Либо тиф, либо менингит.
Весна
крапива: Крапивница или крапивница.
литник: тропический
заболевание, характеризующееся расстройствами кишечника и ангиной.
St Anthony’s Fire: скин
заболевание, вызванное токсинами спорыньи.Иногда используется для
рожа и другие заболевания, вызывающие покраснение кожи. Также
рожистое воспаление, но названо так из-за пораженных участков кожи ярко-красного цвета
по внешнему виду.
Танец Святого Вита: Хорея.
Непрерывное возникновение выполняемых быстрых сложных рывков
непроизвольный.
Стоматит: Воспаление
рта.
Лихорадка незнакомца: Желтый
высокая температура.
Strangery: Rupture (Разрыв)
; болезненное желание помочиться.
Странность: Болезненный
мочеиспускание. Это может произойти после родов, но чаще является результатом
заболевание мочевого пузыря или уретры.
Строфулус:
Потовая сыпь; потница.
Зубчатый:
Опухание (ткань или орган).
Набивка: Круп.
Sudor anglicus: Потоотделение
болезнь.
Летняя жалоба: Диарея,
обычно у младенцев из-за испорченного молока.
Солнечный удар: Неконтролируемый
повышение температуры тела из-за тепла окружающей среды. Недостаток натрия в
тело является предрасполагающей причиной.
Surfet or surfeit: Рвота
от переедания или обжорства.
Болотная болезнь: Малярия,
брюшной тиф или энцефалит.
Болезнь потливости: Инфекционный
и часто смертельная болезнь, поразившая Англию в 15 веке.
Сикоз Барб: Инфекция
волосяных фолликулов в области бороды.
Сирингит:
Воспаление евстахиевой трубы.
Т
Табес
Dorsalis: Сифилис спинного мозга.
Tabes mesenterica: Туберкулез
мезентериальных желез у детей, что приводит к нарушению пищеварения
и истощение тела.
Зубы: Смерть
младенца при прорезывании зубов. Дети, кажется, были больше
восприимчивы к инфекции в это время, хотя недоедание от
кормление разбавленным молоком также было предложено в качестве причины.
Прорезывание зубов: The
весь процесс, который приводит к прорезыванию зубов.
В медицинских отчетах XIX века говорилось, что младенцы более склонны к
к заболеванию во время прорезывания зубов.Симптомами были беспокойство,
беспокойство, судороги, диарея, болезненные и опухшие десны. В
последнее можно было облегчить, если проколоть выступающий зуб. Часто
прорезывание зубов было зарегистрировано как причина смерти у младенцев. Возможно они
стал восприимчив к инфекциям, особенно если было выполнено прокалывание
без антисептики. Еще одно объяснение прорезывания зубов как причины смерти
заключается в том, что младенцев часто отнимали от груди во время прорезывания зубов; возможно они
затем умер от употребления зараженного молока, что привело к инфекции, или
от недоедания, если давали разбавленное молоко.
Тенезмы:
Болезненное и безуспешное желание дефекации; судорога формирует мышцы
анальный сфинктер.
Столбняк: An
инфекционное заболевание с часто смертельным исходом, характеризующееся параличом дыхания
тонические спазмы и ригидность произвольных мышц, особенно
шеи и нижней челюсти. Бактерия попадает в организм через раны.
Инфекционная лихорадка, характеризующаяся высокой температурой, головной болью и головокружением.
Тромбоз: Кровь
сгусток внутри кровеносного сосуда.
Усилитель: A
заболевание, характеризующееся беловатыми пятнами и язвами на оболочках
рот, язык и горло, вызванные паразитическим грибком. Дрозд
обычно поражает больных, слабых младенцев и пожилых людей в бедных
здоровье.
Сикоз опоясывающего лишая: Инфекция
волосяных фолликулов в области бороды.
Tissick: От кашля.
Токсемия беременности: Эклампсия.
Ротовая полость: Болезненный
язвы вдоль линии десен, вызванные неправильным питанием и плохой гигиеной.
Судорожный кашель: Коклюш
кашель.
Брюшной тиф: Брюшной тиф
лихорадка возникает, когда люди едят пищу или пьют воду,
зараженный. Это распознается по внезапному появлению стойкой лихорадки,
сильная головная боль, тошнота и сильная потеря аппетита.Иногда бывает
сопровождается хриплым кашлем и запором или диареей.
Tympany: A
опухоль или опухоль.
Тиф: An
острое инфекционное заболевание, передающееся вшами и блохами. Инфекционный
лихорадка характеризуется высокой температурой, головной болью и головокружением.
В
Ветряная оспа: Ветряная оспа.
Variola: Оспа.
Венесекция: Кровотечение.
Змеиный танец: St.
Vitus Dance.
Заворот: Вращение
части кишечника, например, в результате скручивания одного
петля кишечника с другим. Тираж деталей серьезно
воспрепятствовал удушению.
Вт
Вода на мозге: увеличенная голова.
Белая припухлость: Туберкулез
кость.
Зимняя лихорадка: Пневмония.
Волк: A
быстро разрастающийся рост, вероятно, злокачественная опухоль.
Лихорадка матки: Инфекция
матка.
Worm Fit: Судороги
связаны с прорезыванием зубов, глистами, повышенной температурой или диареей.
Y
Желтая лихорадка: острый,
часто смертельное инфекционное лихорадочное заболевание в теплом климате, вызванное
вирус, передающийся комарами, особенно Aledes gypti, и
характеризуется поражением печени и желтухой, лихорадкой и белком в
моча.В 1900 году Уолтер Рид и другие в Панаме обнаружили, что комары
переносят болезнь. Клиницисты в конце девятнадцатого века
признал «специфическую желтую лихорадку» отличной от
«малярийная желтая лихорадка». Последний якобы был формой
малярия с поражением печени, но без поражения мочи.
Yellowjacket: Желтая лихорадка.
Примечание:
(1) Большинство определений болезней в глоссарии
что следует из медицинских словарей или медицинских текстов, составленных на
разные точки в девятнадцатом веке.Пока я пытался представить
наилучшее из возможных толкований этих терминов, безусловно, существуют
другие интерпретации, которые могут быть действительными. Я не гарантирую, что все
определения верны на 100%.
(2) Джон Граунт, гражданин Лондона,
опубликовал свои «Естественные и политические наблюдения …
Смертные записки »1662 г.
Другие источники в сети:
Список Синди: http: // www.cyndislist.com/medical.htm
Глоссарий архаической медицины
Условия: http://www.rootsource.com/disease.htm
World Book Medical
Энциклопедия: http://www.s-books.com/wbmedical/
Старые названия болезней:
http://www.vineyard.net/vineyard/history/allen/old_diseases.html
Архаические медицинские термины: http://www.paul_smith.doctors.org.uk/ArchaicMedicalTerms.htm
Словарь архаической медицины
Термины, болезни и причины смерти /
Старая болезнь
Имена и их современные определения
Старый
Названия болезней, которые часто встречаются в свидетельствах о смерти
Кайахога
Генеалогия графства и семейная история: болезни
Старый
Названия болезней и их современные определения
Глоссарий
старых имен
Авторские права
Сильвен Казале 2009
кожных заболеваний, состояний и расстройств | НИАМС
Аллергия, раздражители, генетическая природа, определенные заболевания и проблемы с иммунной системой могут вызывать кожные заболевания.
Угри
Что такое прыщи? Это вызвано тем, что заблокированные кожные фолликулы из-за пробки, вызванной маслом желез, бактериями и мертвыми клетками, слипаются и набухают.
Alopecia Areata
Что такое очаговая алопеция? Это состояние, которое поражает ваши волосяные фолликулы (они образуют волосы). В большинстве случаев волосы выпадают небольшими круглыми пятнами.
Атопический дерматит
Что такое атопический дерматит? Это кожное заболевание, вызывающее сильный зуд. Расчесывание приводит к покраснению, отеку, растрескиванию, выделению прозрачной жидкости, образованию корок и шелушению.
Рубцовая алопеция
Что такое рубцовая алопеция? Это группа состояний, при которых разрушаются волосяные фолликулы. Волосяные фолликулы — это часть кожи, на которой растут волосы.
Буллезный эпидермолиз
Что такое буллезный эпидермолиз? Это группа заболеваний, при которых на коже образуются болезненные волдыри.Эти волдыри могут вызвать проблемы при заражении.
Гнойный гидраденит (HS)
Гнойный гидраденит (также известный как инверсные угри) — это хроническое, неконтагиозное воспалительное состояние, характеризующееся прыщиками или фурункулами, а также туннелями или участками на и под кожей.
Ихтиоз
Что такое ихтиоз? Это заболевание, вызывающее сухость и утолщение кожи, которая может выглядеть как чешуя рыбы.
Склеротический лишай
Что такое склеротический лишай? Он вызывает появление белых пятен или пятен на коже гениталий и ануса, но может появиться и в других местах.Зуд, боль и кровотечение являются обычным явлением.
Конгенита пахионихии
Что такое врожденная пахионихия? Это редкое заболевание, вызывающее толстые ногти, болезненные мозоли на ступнях и другие симптомы.
Пемфигус
Что такое пузырчатка? Это заболевание, при котором иммунная система атакует здоровые клетки верхнего слоя кожи, в результате чего образуются волдыри.
Псориаз
Псориаз — это кожное заболевание, которое вызывает покраснение и шелушение кожи, которая может ощущаться болезненной, опухшей или горячей.Узнайте больше о типах и причинах псориаза.
Феномен Рейно
Что такое феномен Рейно? Это заболевание, поражающее кровеносные сосуды. Это приводит к тому, что ваше тело не отправляет достаточно крови к рукам и ногам в течение определенного периода времени.
Розацеа
Что такое розацеа? Это длительное заболевание, вызывающее покраснение кожи и прыщи, обычно на лице. Это также может сделать кожу более толстой и вызвать проблемы с глазами.
Склеродермия
Склеродермия вызывает появление пятен на плотной, твердой коже, но также может повредить ваши кровеносные сосуды и органы.Узнайте о причинах и методах лечения этого кожного заболевания.
Витилиго
Витилиго — это заболевание, при котором участки кожи становятся белыми. Это происходит потому, что клетки, определяющие цвет кожи, разрушаются.
Избранные направления исследований
Отделение дерматологии
Отделение дерматологии проводит как клинические, так и фундаментальные исследования, изучающие этиологию, диагностику и лечение воспалительных и злокачественных заболеваний кожи, а также реакцию хозяина на эти заболевания.
Лаборатория биологии кожи
Под руководством доктора Марии И. Морассо лаборатория изучает процессы дифференциации эпидермиса, формирования кожного барьера и заживления ран.
ВОЗ | NTD кожи
Спектр NTD кожи
Кожные заболевания являются третьей по частоте причиной болезней и одной из 10 основных причин инвалидности.Они также входят в десятку самых частых причин амбулаторных посещений.
Из 20 забытых тропических болезней (NTD) более половины имеют кожные проявления (так называемые кожные NTD) и часто связаны с длительной инвалидностью, стигматизацией и проблемами психического здоровья. К NTD на коже относятся язва Бурули, кожный лейшманиоз, проказа, мицетома, фрамбезия, онхоцеркоз, лимфатический филяриоз и чесотка. Все они требуют одинаковых подходов к выявлению и ведению больных, которые открывают возможности для интеграции, что повышает рентабельность и расширяет охват.
Основные области, в которых могут быть разработаны интегрированные подходы, включают осведомленность населения, эпидемиологический надзор и картирование болезней, обучение медицинских работников и работников здравоохранения на уровне местных сообществ, а также мониторинг и оценку программ.
В области лечения общие подходы, такие как лечение ран и лимфедема, профилактика инвалидности, хирургическое вмешательство и реабилитация, могут быть реализованы с использованием той же инфраструктуры здравоохранения и медицинских работников. Большинство неправительственных организаций и медицинских организаций вовлечены в множественные NTD на коже.
ВОЗ разработала руководство, чтобы помочь работникам первичной медико-санитарной помощи бороться с кожными NTD и другими распространенными кожными заболеваниями. Руководство также было переведено в мобильное приложение для более широкого распространения в Android и iOS .
В новой дорожной карте NTD на 2021–2030 годы целью комплексного подхода к NTD на коже является снижение заболеваемости, инвалидности и психосоциальных последствий ослабляющих NTD кожи. Прогресс будет измеряться, прежде всего, количеством стран, которые применяют и внедряют комплексный подход к контролю NTD на коже.
Связанные показания
NTD кожи включают:
- Язва Бурули
- Кожный лейшманиоз
- Кожный лейшманиоз после кала-азара
- Проказа
- Лимфатический филяриатоз (лимфедема и гидроцеле)
- мицетома
- онхоцеркоз
- чесотка
- рыскания
- грибковые заболевания
Другие распространенные кожные заболевания в общинах и школах следует лечить или направлять в ходе активного поиска случаев.
Распространение NTD на коже варьируется в зависимости от страны, региона, района и сообщества.
Обоснование интеграции
В контексте NTD кожи, интеграция определяется как реализация двух или более действий одновременно в одних и тех же сообществах с целью оптимизации использования ограниченных ресурсов.
Обоснование интеграции включает несколько факторов:
- NTD на коже часто являются эндемичными во многих странах, районах и сообществах.
- NTD кожи может иметь некоторые общие проявления и подходы к обнаружению. Таким образом, обследование кожи дает возможность выявить несколько состояний за одно вмешательство, а также улучшить выявление случаев. Например, кожный лейшманиоз после кала-азара может быть обнаружен во время кампаний по выявлению случаев лепры или наоборот.
- О NTD на коже часто занижают или не включают в обычные системы эпиднадзора. Комплексный подход предлагает возможности для активного скрининга в сообществах и школах.
- NTD на коже связаны со стигматизацией, дискриминацией и социально-экономическими проблемами.
- Интегрированное управление заболеваемостью для двух или более кожных NTDs позволяет расширить доступ к медицинским и реабилитационным услугам, а также к социальной поддержке.
- Комплексное обучение медицинских работников и добровольцев из местных сообществ может быть расширено для охвата ряда кожных NTD.
- Комбинированные мероприятия по контролю NTD на коже улучшают понимание их общего бремени, а также необходимость более широкой пропаганды и оптимального и эффективного использования человеческих, материальных и финансовых ресурсов.
- Комплексный подход к кожным NTD является убедительным аргументом в пользу их предотвращения и контроля, поскольку доноры, неправительственные организации и профессиональные группы преследуют схожие цели по устранению.
- Интеграция оптимизирует использование общей лаборатории и инфраструктуры для ведения пациентов для решения многих из этих заболеваний.
- Участие сообщества и мотивация к контролю и надзору могут быть усилены по мере достижения прогресса и видимых результатов лечения.
Возможности для интеграции
NTD кожи предоставляют множество возможностей для интеграции, в том числе:
- Более быстрое выявление затронутых сообществ, картирование случаев и выявление областей коэндемичности, ведущие к комплексным и целевым мероприятиям борьбы и экономически эффективным подходам.
- Использование единой платформы для скрининга населения и более быстрого выявления случаев заболевания в условиях, часто характеризующихся хрупкими системами здравоохранения.
- Индивидуальный контакт, ведущий к лучшему распространению информации, образованию и укреплению здоровья, а также к возможностям решения социокультурных проблем и преодоления традиционных верований.
- Горизонтальные подходы к охране здоровья для улучшения координации деятельности сообщества и участия сообщества, а также улучшения эпиднадзора на уровне села.
- Клиническое лечение с добавленной стоимостью, включая хирургическое лечение, уход за ранами, а также профилактику и лечение инвалидности.
- Укрепление систем здравоохранения за счет обучения большего числа медицинских работников, школьных учителей и добровольцев из местных сообществ.
- Развитие общих служб реабилитации, борьбы со стигматизацией, дискриминацией или последствиями для психического здоровья.
Факторы, лежащие в основе успешной интеграции
Следующие факторы могут способствовать успешной интеграции NTD в коже:
- Сильная политическая поддержка и лидерство в сочетании с межотраслевым сотрудничеством с различными министерствами.
- Постоянная пропаганда ВОЗ и актуальное, простое в использовании и согласованное техническое руководство (руководство по NTD на коже, онлайн-курс и интегрированный инструмент сбора / анализа данных).
- Сотрудничество и поддержка доноров и партнеров вертикальных программ, сочетающих картографирование, обучение и социальную мобилизацию.
- Ресурсы и финансирование для более интегрированной системы здравоохранения, обеспечивающей более высокое качество обслуживания.
- Интеграция в систему первичной медико-санитарной помощи и / или с другими (более важными) проблемами общественного здравоохранения, такими как туберкулез, ВИЧ / СПИД или сахарный диабет.
- Доступ к диагностике и лечению, а также способность решать культурные аспекты кожных заболеваний.
Дизайн и правила разработки системы диагностики кожных заболеваний детей в режиме онлайн
1 2012 Международная конференция по управлению информацией и знаниями (ICIKM 2012) IPCSIT vol.45 (2012) (2012) IACSIT Press, Сингапур Дизайн и разработка правил онлайн-системы диагностики кожных заболеваний у детей Мунира М. Ю. 1, Розлини М. 2 и Чу С. Ф. 3 1, 2, 3 Universiti Tun Hussein Onn Malaysia Abstract. Существует множество распространенных кожных заболеваний, которыми может инфицировать детская кожа. Если детская кожа была инфицирована определенными кожными заболеваниями, большинство родителей или опекунов попытаются вылечить эту инфицированную кожу самостоятельно. Однако иногда это лечение не подходило для этой конкретной проблемы кожи и может усугубить ее.Кроме того, люди склонны предполагать, что определенные кожные заболевания не являются серьезной проблемой, и они, как правило, не обращаются к медицинскому эксперту, который помогает диагностировать эти кожные заболевания. Еще одна проблема с кожным заболеванием — довольно трудно распознать основную причину. Это происходит потому, что симптомы разных заболеваний очень похожи друг на друга. Таким образом, в этой статье наша цель — разработать набор правил, направленных на диагностику шести распространенных кожных заболеваний у детей. В ближайшем будущем мы разработаем онлайн-систему диагностики кожных заболеваний у детей, в которой будет использоваться концепция экспертной системы, чтобы помочь родителям или детям в обнаружении кожных заболеваний и предоставлении рекомендаций по лечению.Ключевые слова: экспертная система, кожное заболевание, диагностика. 1. Введение Кожные заболевания — это заболевания, которые могут возникать внутри тела и проявляться на коже или начинаются с кожи и проявляются на коже [1]. Некоторые распространенные кожные заболевания — экзема и сыпь могут инфицировать детей и взрослых. Например, атопическая экзема может поражать 2 из 10 человек в Малайзии и около 10–14% детей в возрасте до 14 лет [2]. Если детская кожа была инфицирована определенными кожными заболеваниями, большинство родителей или опекунов попытаются вылечить эту инфицированную кожу самостоятельно.Однако иногда это лечение не подходило для этой конкретной проблемы кожи и может усугубить ее. Они нарушают распорядок дня у детей, особенно у детей, которые начали ходить в школу. Человеческие привычки склонны считать, что определенные кожные заболевания не являются серьезной проблемой, и они, как правило, не обращаются к медицинскому эксперту, который помогает диагностировать эти кожные заболевания. Еще одна проблема с кожным заболеванием — довольно трудно распознать основную причину. Это происходит потому, что симптомы разных заболеваний очень похожи друг на друга.Таким образом, одна из основных проблем в этой статье — обеспечить возможность выявления заболеваний на ранней стадии, и с помощью этой экспертной системы она поможет родителям или детям в обнаружении кожных заболеваний и предоставлении рекомендаций по лечению. В этом исследовании мы уделяем особое внимание распространенным кожным заболеваниям у детей. Основная цель исследования — в ближайшем будущем разработать экспертную систему диагностики кожных заболеваний у детей. На данный момент, на основе анализа данных, правила были разработаны.Для этого исследования было идентифицировано шесть типов распространенных заболеваний; вирусная сыпь, экзема, импетиго, крапивница, ветряная оспа и пятое заболевание. Как упоминалось ранее, ошибка при диагностике этого кожного заболевания может привести к более серьезной инфекции. Таким образом, данное исследование важно для пользователя с целью помочь ему в обнаружении кожных заболеваний у детей на основе заданных симптомов. В разделе 2 представлены соответствующие работы в экспертной системе, а в разделе 3 кратко обсуждается методология.В разделе 4 обсуждается проектирование и разработка системы, а в разделе 5 обсуждаются ожидаемый результат и результат, а в последнем разделе делаются наши выводы. 272
2 2. Связанная работа Искусственный интеллект (ИИ) — это область компьютерных наук, в которой основное внимание уделяется созданию машин, способных выполнять действия, которые люди считают разумными. Экспертные системы (ES) — одна из областей искусственного интеллекта, разработанная сообществом ИИ в середине 1960-х годов.Согласно Дарлингтону [3], экспертная система — это программа, которая пытается имитировать человеческий опыт, применяя методы вывода к определенной совокупности знаний. Рассел и Норвиг определили экспертную систему как интеллектуальную компьютерную программу, которая использует знания и процедуры вывода для решения проблем, которые достаточно сложны и требуют значительного человеческого опыта для их решения [4]. Одна из потребностей экспертных систем в медицине — передача технической информации. Используя традиционные методы, специалисты помогают выявить заболевания с проявленными симптомами и индивидуально передать информацию или результат пациентам.Используя экспертные системы, он генерирует результаты и соответствующие рекомендации на основе своей базы знаний и механизма рассуждений. Процесс приобретения знаний при разработке экспертных систем способствует интеграции знаний и опыта, полученных от различных экспертов. Кроме того, изображения могут быть объединены со знаниями, чтобы сделать систему более удобной для пользователя и помочь лучше понять описание симптомов. Экспертные системы были очень активной областью исследований в последние несколько лет как средство проведения медицинской диагностики и рекомендации лечения [5].Существует множество экспертных систем, разработанных для диагностики заболеваний, назначения лекарств или обеспечения суггестивного лечения [6, 7, 8, 9]; но несколько для диагностики кожных заболеваний. Рубин разработал экспертную систему Dermdx, чтобы помочь в интерпретации и диагностике биопсий воспалительных заболеваний кожи [10]. Система состоит из экспертной оболочки, которая выполняет вывод, и базы правил, которая содержит знания, с которыми работает система. Güvenir и Emeksiz разработали экспертную систему для дифференциальной диагностики эритематозно-плоскоклеточных заболеваний, включающую решение по алгоритму классификации [11].Сами и Алаа [12] разработали экспертную систему, которая помогает дерматологам диагностировать некоторые кожные заболевания. В этом исследовании онлайн-система диагностики кожных заболеваний детей предоставит модуль диагностики и модуль лечения в качестве основных модулей. Кроме того, эта система будет разработана как веб-платформа для доставки системной информации их соответствующим онлайн-пользователям. 3. Методология. В данном исследовании мы использовали методологию инженерии знаний (KE). Эта методология подходит для этого проекта, поскольку она поддерживает многие типы систем, основанных на знаниях, и состоит из специального транслятора, который может управлять механизмом прямой цепочки и механизмом обратной прямой цепочки.Эта методология состоит из шести этапов, однако в данном исследовании использовались только пять этапов, которые включают оценку проблемы, получение данных и знаний, разработку прототипа системы, разработку полной системы, оценку и пересмотр системы [6]. Интеграция и сопровождение системной фазы, которая является последней фазой, не применялись, потому что этот проект участвует только в процессе разработки системы, и эти задачи обслуживания зависят от организации, которая использует эту систему. На этапе оценки проблемы были проведены исследования детских кожных заболеваний в целом.Кроме того, следующий шаг — это анализ и определение проблем, с которыми сталкивается метод ручной диагностики кожных заболеваний у детей. Это потому, что это может помочь в определении цели проекта, целевого пользователя и объема системы. На этапе сбора данных и знаний информация о детских кожных заболеваниях, такая как симптомы, лечение, советы, была собрана из различных источников. Однако основные источники были собраны методом интервью у одного из экспертов по проблемам кожи. Цель этого интервью — собрать информацию из надежных источников, имеющих опыт диагностики кожных проблем и заболеваний у детей.Набор правил, основанный на симптомах и заболеваниях, будет храниться в базе знаний и извлекаться методом прямой цепочки. Перед разработкой прототипа система будет представлена системной архитектурой (рисунок 2) и контекстной диаграммой (рисунок 3). Кроме того, перед разработкой экспертной системы будет выбран подходящий инструмент. Этот прототип необходимо разработать для получения обратной связи от пользователя о прототипе экспертной системы, что позволит исправить ошибки, добавить и улучшить их функциональность при разработке реальной экспертной системы.Разработка прототипа системы помогает инженеру по знаниям гарантировать, что процесс разработки полной экспертной системы будет плавным, без особых хлопот и ошибок. 273
3 На этапе разработки полной системы будет разработана полная система. Основная работа на этом этапе — добавление данных и знаний в базу данных системы. Пользовательский интерфейс будет разработан для доставки информации пользователю. Пользовательский интерфейс будет разработан таким образом, чтобы пользователю было легко получать информацию из системы.При оценке и пересмотре этапа системы, полностью укомплектованная онлайн-система диагностики кожных заболеваний детей тестируется и оценивается, чтобы гарантировать, что система может работать нормально. Этот тест важен для обеспечения того, чтобы система соответствовала цели разработки и требованиям для конечного пользователя. Таким образом, на следующем этапе, когда все этапы будут завершены, на выходе будет полная онлайн-система диагностики кожных заболеваний детей. 4. Дизайн и разработка 4.1. Архитектура и дизайн контекстной диаграммы Архитектура дизайна онлайн-системы диагностики кожных заболеваний детей состоит из двух основных частей; администратор и пользователь, как показано на рисунке 1.Системный администратор является экспертом, а в данном исследовании речь идет о детской коже, с которой мы беседовали ранее, в то время как пользователь — это либо родители, либо дети. От эксперта мы получаем такую информацию, как тип заболевания и симптом заболевания. Правила будут созданы на основе этой информации. Все сгенерированные правила хранятся в базе знаний. Затем пользователь (родители или дети) вводит симптом, а затем система извлекает соответствующие правила и публикует предлагаемое решение.Дизайн функциональности системы для онлайн-системы диагностики кожных заболеваний детей в этом документе представлен в контекстной диаграмме, показанной на рисунке 2. Пользовательская онлайн-система диагностики кожных заболеваний у детей. Родители Администратор База знаний Правила: Если A, то B Если C, то D.:: вопрос о симптоме 0 данные заболевания данные вопрос данные данные симптом данные лечение Заболевания Симптом USER заболевание определено Online Дети Кожные заболевания Диагностика Система логин список лечения список симптомов ADMIN лечение предполагаемый список очереди список болезней Эксперт Рис.1. Архитектура системы онлайн-диагностики кожных заболеваний детей Рис. 2. Контекстная диаграмма системы онлайн-диагностики детских кожных заболеваний 4.2. Представление знаний Онлайн-система диагностики кожных заболеваний у детей, основанная на знаниях, была разработана с использованием правил. Набор правил использует структуру IF / THEN, где информация, содержащаяся в IF, связана с другой информацией, содержащейся в части THEN. Представление знаний помогает в создании правил. Знания и факты в базе знаний будут переведены в форму представления знаний.Существует шесть типов правил, основанных на семи типах распространенных детских кожных заболеваний, как показано в Таблице 1. Заболеваниями являются вирусная сыпь, экзема, крапивница, импетиго, пятые болезни, болезнь рук, стопы и рта и ветряная оспа. 274
4 Таблица 1. Свод правил для шести распространенных детских кожных заболеваний Правило Болезни Симптомы 1 Вирусная сыпь ЕСЛИ лихорадка ТОГДА сыпь нормальная красная с надавливанием 2 ЕСЛИ сыпь нормальная красная нормальная красная с надавливанием побледнеет ТО Вирусная сыпь 3 Экзема ЕСЛИ крайняя зуд, ТО сыпь нормальное покраснение 4 ЕСЛИ сыпь нормальное покраснение И сухость кожи ТО Экзема 5 Крапивница ЕСЛИ сильный зуд ТО сыпь красная круглая с центром 6 ЕСЛИ сыпь красная круглая с центром ТОГДА Крапивница 7 Импетиго ЕСЛИ общий зуд ТО Сыпь медового цвета 8 ЕСЛИ сыпь медового цвета и поверхностный волдырь, ТО Импетиго 9 Пятое заболевание ЕСЛИ лихорадка ТО сыпь кружевно-красного цвета 10 ЕСЛИ сыпь кружевного красного цвета И пощечина проверьте ТОГДА Пятое заболевание 11 Болезнь ступни и рта ЕСЛИ лихорадка ТО Сыпь болезненна с крошечным красным пятном 12 ЕСЛИ Сыпь болезненна с крошечным красным пятном И волдырями во рту, руке и ноге ЗАТЕМ Руку, стопу и рот 13 Ветряная оспа ЕСЛИ общий зуд И волдырь с жидкостью И головная боль d лихорадка ТОГДА Ветряная оспа 5.Ожидаемый результат и результат Ожидаемый результат этой системы приведет к созданию диагностической системы, которая сможет помочь пользователю распознать детские кожные заболевания и предоставить советы или способы лечения детских кожных заболеваний. Пользователям нужно всего лишь ответить на несколько вопросов, выбрав ответ, и система выдаст выходные результаты. Кроме того, администратор может войти в систему и управлять информацией в онлайн-системе диагностики кожных заболеваний детей. 6. Заключение В этой статье разработан набор правил, помогающих пользователю диагностировать шесть возможных кожных заболеваний у детей.В будущем будет разработана завершенная система, которая поможет пользователю диагностировать и определять кожные заболевания, а также предлагать предполагаемое лечение более быстрым и удобным способом с использованием онлайн-системы. Кроме того, он также может предоставить пользователям полезную информацию о кожных заболеваниях. Мы также надеемся, что это станет альтернативой для пользователей в получении соответствующей информации о детских кожных заболеваниях, симптомах и их лечении. 7. Благодарность. Авторы выражают благодарность Universiti Tun Hussein Onn Malaysia за финансовую поддержку.8. Ссылки [1] Бакстон П.К .: Азбука дерматологии. Jolly & Barber Ltd, Великобритания, стр. (1991). [2] Проверено 2 апреля. [3] Дарлингтон К .: Сущность экспертных систем. Прентис Холл (2000). 275
5 [4] Рассел С. и Норвиг П.: Искусственный интеллект: современный подход, Прентис Холл (2002). [5] Кабари Л. Г. и Бакпо Ф. С.: Диагностика кожных заболеваний с помощью искусственной нейронной сети, 2-я Международная конференция по адаптивной науке и технологиям, стр. IEEE (2009).[6] Исмаил С., Новрус А. и Ибрагим У. С.: Разработка нечеткой экспертной системы для диагностики рака простаты, Международная конференция по компьютерным системам и технологиям (2003). [7] Джен-Ченг Чен, Те-Шэн Лю, Чинг-Сун Вэн и Цзя-Шэн Хэ: Экспертная система ишемической болезни сердца в китайской и западной медицине, Труды конференции Японского общества медицинской электроники и биологической инженерии.
Неотложная помощь при гипертермии у детей: симптомы, виды, неотложная помощь, лечение
Неотложная помощь при гипертермическом синдроме у детей: алгоритм
Гипертермический синдром представляет собой опасное состояние, при котором показатели температуры тела превышают 39-40 градусов, что чревато возникновением гипоксии, ацидоза, кетоза и инфаркта миокарда. Такое явление у взрослых наблюдается крайне редко. Чаще всего диагностируется оно у детей в возрасте 1-6 лет. И очень важно в данной ситуации знать точный алгоритм оказания неотложной помощи, так как неправильные действия или их отсутствие может привести к печальным последствиям, вплоть до летального исхода.
Причины развития гипертермии
Гипертермия – это патологическое состояние, при котором у организма возникает неадекватная реакция на раздражающие его факторы. При этом в процесс вовлекаются практически все внутренние органы и системы. В большинстве случаев в роли провокаторов выступают вирусные агенты, поэтому из распространенных причин развития синдрома можно выделить следующие:
- Грипп.
- ОРЗ и ОРВИ.
- Ларингит.
- Гепатит.
- Простуда.
- Краснуха.
- Ангина.
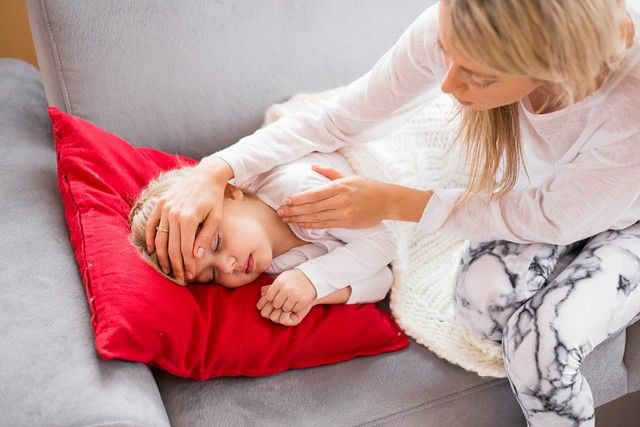

У детей от 0 до 3 лет может возникать синдром Омбреданна. Эта та же самая гипертермия, только развивается она в послеоперационный период и представляется как реакция организма на наркоз. У взрослых подобное явление обнаруживается намного реже и носит название злокачественная гипертермия.
Причиной возникновения синдрома также могут стать длительные депрессивные состояния, стрессы и иные неврологические расстройства. В некоторых случаях он развивается на фоне генетической предрасположенности.
У взрослых и детей в роли провокатора гипертермии также могут выступать:
- Онкология.
- Интоксикация организма, возникающая на фоне химического или пищевого отравления.
- Обострение хронических болезней.
- Черепно-мозговая травма.
- Гельминтозные поражения.
- Внутренние кровоизлияния.
- Дисфункция почек и печени.
- Инсульт.
Помимо этого, синдром гипертермии может возникать как реакция организма на прием некоторых лекарственных препаратов и перегревание тела (например, при длительном пребывании под открытыми солнечными лучами). Также нужно сказать, что подобное явление у детей нередко наблюдается после проведенной вакцинации от кори, гриппа и прочих заболеваний.
Опасность гипертермии
Следует понимать, что в отличие от обычного повышения температуры, синдром представляет собой патологический процесс, сопровождающийся расстройством терморегуляции, в который вовлекаются все жизненно важные органы и системы. При резком скачке температуры, организм начинает испытывать кислородное голодание, результатом чего является учащение дыхания.
На фоне этого происходят некоторые изменения в составе крови – повышается ее кислотность и уровень pH снижается до 7,35 единиц, что провоцирует развитие ацидоза, следствием которого становится нарушение теплоотдачи и уменьшение объема циркулирующей крови.
В результате этого организм начинает испытывать дефицит кальция и натрия, что негативным образом сказывается на работе сердца и может привести к развитию инфаркта миокарда. Нехватка этих веществ также выводит из строя центры терморегуляции, которые располагаются в гипоталамусе. А это, в свою очередь, способствует еще большему повышению температуры тела.

Нарушение процессов теплоотдачи и кровообращения провоцирует спазм сосудов, снижение их проницаемости и повреждение липидного барьера клеток. Итогом этого становится переход гипертермии в резистентную форму, развитие отека легочных структур и головного мозга. И если больной не получает своевременного лечения, он может впасть в кому или умереть.
Говоря кратко, то возникновение синдрома и отсутствие терапии чревато:
- Ишемией, при развитии которой нарушается ток крови по сосудам, что нередко приводит к летальному исходу.
- Отеку легочных структур и головного мозга.
- Обезвоживанию организма.
- Серьезным неврологическим расстройствам.
- Эпилепсии.
- Инфарктом миокарда.
- Остановкой сердца.
- Дисфункции надпочечников и почек.
Опасность гипертермии заключается в стремительном развитии. Поэтому в 90% случаях установить истинную причину ее происхождения является просто невозможным. А ведь от фактора, спровоцировавшего развитие синдрома, зависит дальнейшее лечение. Так как если его не устранить, то все проведенные терапевтические мероприятия не дадут никакого результата.
Первичные симптомы
Главным признаком развития гипертермии является резкое и беспричинное повышение температуры тела до 39-40 0С, которая может сопровождаться:
- Усиленным потоотделением.
- Изменением цвета кожных покровов (они могут стать розовыми или «мраморными»).
- Судорогами нижних конечностей.
- Ознобом и лихорадкой.
- Обезвоживание.
- Скачками артериального давления и сопутствующими этому симптомами (шум в ушах, головокружение и т.д.).
- Учащением сердцебиения.
- Спутанностью сознания.
- Тошнотой (в редких случаях рвотой).


Если ребенок или взрослых жалуется на боли за грудиной и мигрень на фоне высокой температуры, то это свидетельствует о развитии метаболического ацидоза. Для него также характерны психоэмоциональные изменения, которые выражаются агрессивным или, наоборот, слишком пассивным поведением. Иногда данное состояние может дополняться признаками желудочковой аритмии.
При появлении этих симптомов, необходимо сразу же вызывать бригаду скорой помощи. При этом не стоит дожидаться приезда медиков. Пациент нуждается в доврачебной помощи, так как если ее не оказать, в силу стремительного развития гипертермии, человек может впасть в кому или же умереть.
Что делать?
Своевременное оказание неотложной помощи при гипертермии может значительно снизить риски возникновения осложнений. Но прежде чем предпринимать необходимые меры, нужно точно определить тип патологии.
Красная гипертермия характеризуется равномерным повышением температуры тела и покраснением кожных покровов. При белой горячими становятся только лоб и живот. Конечности остаются холодными, а кожа приобретает мраморный оттенок.
Неотложная помощь при красном гипертермическом синдроме
Если после осмотра пациента был установлен данный тип гипертермии, то в этом случае сестринский уход и оказание доврачебной помощи включает в себя:
- Прием жаропонижающего препарата.
- Охлаждение тела.
- Профилактику обезвоживания.
Чтобы сбить температуру, необходимо дать больному лекарственное средство, обладающее жаропонижающим действием. Если синдром наблюдается у взрослого человека, то ему нужно принять Парацетамол – 1-2 таблетки. Ни в коем случае нельзя пить Аспирин. Он обеспечивает разжижающий эффект, что может привести к открытию внутреннего кровотечения и отеку головного мозга и легких. Если гипертермия возникла у ребенка, то в этой ситуации на помощь придут медикаменты в форме суспензий (Нурафен) или ректальных суппозиторий (Цефекон).
Прежде чем давать препарат больному, необходимо точно определить его дозировку. Как правило, ее расчет осуществляется с учетом веса и возраста пациента. Превышение доз лекарственного средства может стать причиной развития анафилактического шока и других побочных эффектов, которые приведут к резкому ухудшению самочувствия.
Процесс охлаждения тела подразумевает под собой освобождение человека от одежды и обтирания смоченной в теплой воде салфеткой. В народе бытует мнение, что высокую температуру хорошо сбивает растворы уксуса и спирта. И как показывает практика, это действительно так. Но использовать их в такой критической ситуации нельзя!
Кожные покровы горячие и при нанесении данных растворов, начинают выделяться химические пары, вдыхание которых может спровоцировать интоксикацию. Помимо этих действий, необходимо проветрить помещение, по возможности включить кондиционер.
Чтобы предотвратить обезвоживание, пациента нужно обеспечивать обильным питьем. Можно использовать различные напитки – чай, компот, кисель, травяные отвары и т.д. Но если его состояние ухудшается, то следует использовать раствор Регидрона. Принимать его необходимо каждые 10-15 минут.
При красном гипертермическом синдроме ни в коем случае нельзя ставить банки, укутывать больного или проводить иные согревающие процедуры, так как это приведет к свертываемости крови. Вышеописанных мероприятий вполне достаточно, чтобы предотвратить возникновение негативных последствий. Дальнейшее лечение осуществляется уже в условиях госпитализации медицинскими работниками.
Неотложная помощь при белой гипертермии
Как уже было сказано, данный тип синдрома характеризуется неравномерным повышением температуры тела, ознобом и «мраморностью» кожных покровов. В данном случае необходимо уложить пациента на кровать и укрыть одеялом. Под ноги нужно положить грелку и дать больному выпить теплого чая. Как только кожа начнет приобретать розовый оттенок, можно приступать к активным действиям – использовать жаропонижающий препарат, обеспечить охлаждение тела и провести профилактику обезвоживания.
Что дальше?
После того, как приедет бригада врачей, больного, скорее всего, отвезут в стационарное отделение, где будут осуществляться мероприятия для нормализации терморегуляции и улучшению общего состояния человека. Обязательным является полное обследование пациента, которое позволит установить истинную причину развития гипертермии. После того, как она будет выявлена, назначат лечение, которое предотвратит повторное возникновение синдрома.
Диагностика, как правило, включает в себя:
- Лабораторные анализы крови и мочи.
- МРТ.
- Рентгенографию.
- ЭКГ и т.д.
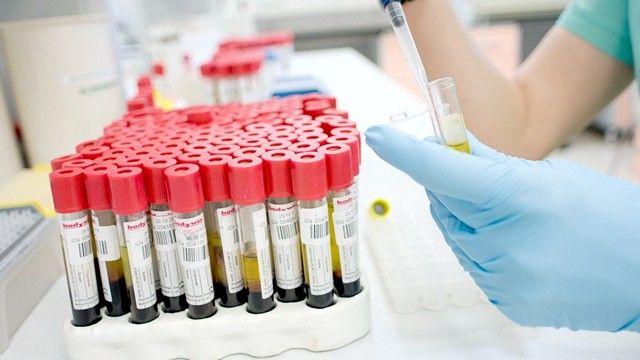

Какое именно обследование будет назначено, зависит от присутствующей симптоматики и жалоб больного. И только после того, как будет поставлен точный диагноз, врач определяется с дальнейшей тактикой лечения. А в каких условиях оно будет осуществляться, в стационарных или амбулаторных, зависит от общего состояния пациента и выявленного у него заболевания
Гипертермический синдром.
Гипертермический
синдром – это патологический вариант
лихорадки, при котором отмечается
быстрое и неадекватное повышение
температуры тела, сопровождающееся
нарушением микроциркуляции и дисфункцией
жизненно важных органов и систем.
Этиология.
Инфекции (вирусные,
бактериальные, грибковые и др.), сепсис,
переливание крови и др.
Клиника.
1. Красная
гипертермия.
Чувство жара. Кожа розовая, горячая,
конечности тёплые, усиленное потоотделение.
Учащение пульса и дыхания соответствует
повышению температуры (на каждый градус
свыше 37оС
ЧСС увеличивается на 20 ударов в минуту,
а ЧДД на 4 дыхания). Поведение ребёнка
обычное.
2. Белая гипертермия.
Озноб, чувство холода. Бледность,
мраморность кожи. Конечности холодные.
Пульс слабый, тахикардия. Одышка.
Нарушения поведения ребёнка: безучастность,
вялость или двигательное и речевое
возбуждение, возможны бред и судороги.
Возможна смерть на фоне асфиксии.
Алгоритм неотложной помощи.
Снижению подлежит
температура выше 38,5оС;
у детей с отягощённым анамнезом (судороги,
патология ЦНС, порок сердца и т.п.)
температура выше 38,0оС.
1. Вызвать врача
через третьих лиц.
2. При
красной гипертермии
применить физические методы охлаждения:
— раскрыть ребёнка
— обтереть ребёнка
губкой, смоченной прохладной водой или
раствором уксуса
— приложить холод
к голове, крупным сосудам (шея, паховые
и подмышечные впадины), на область печени
— обернуть пелёнками,
смоченными в воде температуры 12-14оС.
При белой
гипертермии:
— растереть
конечности спиртом, разведённым водой
1:1
— приложить грелки
к ногам
— холод приложить
только к голове
— укрыть.
При любой
гипертермии:
3. Обеспечить
обильным тёплым питьём.
4. Приготовить
лекарственные средства:
— парацетамол
(панадол, калпол и т.п.) для энтерального
введения
— 50% раствор
анальгина
— 1% раствор димедрола
(2% раствор супрастина)
— 2% раствор
папаверина (2% раствор но-шпы)
— 0,25% раствор
дроперидола
5. Выполнить
назначения врача.
6. Контролировать
состояние ребёнка: температуру тела
каждые 30-60 минут, а так же пульс, ЧДД и
др.
Приступ бронхиальной астмы.
Приступ бронхиальной
астмы – патологическое состояние,
характеризующееся остро возникающей
дыхательной недостаточностью в результате
бронхоспазма, отёка слизистой и обструкции
бронхов мокротой.
Этиология.
Воздействие
аллергенов: домашняя пыль, пыльца
растений, шерсть животных, вирусы,
микробы, лекарства, пищевые продукты и
др.
Провоцирующие
факторы:
физические нагрузки, психические
факторы, пассивное курение, переохлаждение,
перегревание, и др.
Клиника.
Период предвестников.
Беспокойство, плаксивость, нарушение
сна. Першение в горле, сухой кашель,
заложенность носа и чихание, зуд кожи
и глаз. Период предвестников длится от
нескольких минут до нескольких дней.
Приступный
период.
Вынужденное положение (ортопноэ): ребёнок
опирается руками на колени или на стол,
плечевой пояс максимально развёрнут и
приподнят. Симптомы дыхательной
недостаточности: бледность, периоральный
и акроцианоз, экспираторная одышка с
дистанционными хрипами, в дыхании
участвует вспомогательная мускулатура;
межрёберные промежутки и подключичные
ямки втягиваются при вдохе. Шейные вены
набухшие. Крылья носа раздуваются при
вдохе. Маленькие дети испуганы, мечутся
в постели. При осмотре: грудная клетка
вздута, бочкообразной формы. При
аускультации лёгких жёсткое или
ослабленное дыхание, множество сухих
свистящих хрипов. В конце приступа
обычно выделяется густая стекловидная
мокрота. Ребёнок успокаивается и часто
засыпает.
При тяжёлом течении
частые длительные приступы могут
привести к астматическому статусу, а
затем к гипоксемической коме.
7.3.6. Помощь при гипертермии у детей
Гипертермия
(повышение температуры тела до 39оС
и выше) встречается у детей очень часто.
Объясняется этот факт несовершенством
терморегуляции, особенно в раннем
детском возрасте. Гипертермия возникает
практически при всех патологических
состояниях и вызывает тяжелые изменения
со стороны ЦНС и системы кровообращения.
Признаки
гипертермии: ребенок становится вялым,
капризным, отказывается от еды, но часто
просит пить, увеличивается потоотделение.
Дыхание становится частым, неровным,
появляется двигательное и речевое
возбуждение, судороги, иногда потеря
сознания. Отмечается тахикардия и
падение артериального давления.
Неотложная
помощь. Ребенка следует раздеть, оставив
на нем только трусики. На голову и паховые
области по ходу крупных сосудов положить
пузыри с холодной водой. Кожные покровы
обтереть спиртом или эфиром (у детей
первого года жизни обтирания проводят
50%-ным спиртовым раствором). Желательно
наладить обдувание больного вентилятором.
Как можно чаще предлагают ребёнку
холодное питье (+4+5оС)
для охлаждения внутренних органов и
восполнения потерянной с потоотделением
жидкости. Показана клизма с прохладной
водой. В сочетании с физическими методами
возможна и медикаментозная терапия:
анальгин, амидопирин (по назначению
врача).
7.3.7. Отек гортани
Отек
гортани
(ложный круп) возникает у детей 1-1,5 лет,
страдающих экссудативным диатезом и
другими аллергическими заболеваниями.
Часто отек гортани развивается на фоне
ОРЗ. Проявляется это осложнение обычно
остро: ребенок начинает кашлять, дыхание
затруднено, на вдохе явственно слышен
протяжный хрип. Отмечается бледность
кожных покровов, иногда цианоз. Ребенок
мечется, покрывается потом, повышается
температура тела. Помощь должна быть
немедленной, т.к. отек гортани развивается
быстро и может наступить удушье. Ребенку
дают кислород, проводят содовую ингаляцию
и отвлекающую терапию – горчичники на
грудь (но не область сердца), на голени
(икры). В случае резкого стеноза гортани
больному производят трахеостомию.
7.3.8. Отек легких
Отек
легких
может наступить при многих заболеваниях,
таких как тяжелая пневмония, осложнение
ОРЗ и гриппа, при заболеваниях почек,
черепно-мозговой травме и др.
Развивается
молниеносно. Чаще возникает приступ
ночью. Больной начинает беспокоиться,
дыхание хриплое, затрудненное. Нарастает
одышка, появляется цианоз, тахикардия.
При кашле выделяется пенистая мокрота
розоватого или желтоватого цвета.
Помощь
надо оказывать немедленно, не дожидаясь
прихода врача. Прежде всего, следует
отсосать слизь из дыхательных путей,
затем провести ингаляцию парами спирта
для прекращения пенообразования: 10
минут спиртовая ингаляция, 10 минут –
вдыхание чистого кислорода. В тяжелых
случаях – кровопускание.
7.4. Общие принципы неотложной помощи при отравлениях
Острые отравления
развиваются вследствие попадания в
организм человека химических соединений
или ядов в токсических дозах.
Ядом считается
любое химическое вещество, лекарственный
препарат, ядовитое растение или
недоброкачественный пищевой продукт,
которые при попадании в организм в
определенной (токсической) дозе нарушают
нормальный обмен веществ, функции
жизненно важных систем и органов и
создают угрозу для жизни.
Причиной
отравления могут быть как несчастные
случаи, так и злоумышленные действия с
целью убийства или самоубийства.
По механизму
действия на организм яды делятся на
прижигающие, удушающие, снотворные,
судорожные, кожно-нарывные.
Пути попадания
токсических веществ в организм самые
разнообразные: через рот, кожу, слизистые
оболочки, органы дыхания, раны или
инъекции. При этом яды оказывают местное,
рефлекторное и общее поражающее действие.
Местные
расстройства возникают на месте
соприкосновения яда с тканями: ожоги
слизистых и кожных покровов кислотами,
щелочами и другими веществами. Особенно
тяжелыми являются ожоги пищевода, стенок
желудка, вплоть до прободения их.
Рефлекторные
проявления
– результат раздражения нервных
окончаний
слизистых – рвота и бронхоспазм.
Общее
воздействие ядов
тесно связано с изменением обмена
веществ. Многие яды «вмешиваются» в
биохимические процессы и нарушают их.
Так, оксид углерода замещает кислород
в молекуле гемоглобина, образуя
карбоксигемоглобин, который препятствует
доставке кислорода к тканям. Это вызывает
в организме кислородную недостаточность.
Нарушается ритм сердца, дыхания, вплоть
до их остановки. Так же действуют и
другие кровяные яды – анальгин,
сульфаниламиды: они нарушают перенос
кислорода гемоглобином, следствием
чего
является
гипоксия
и поражение
прежде всего ЦНС.
Другие вещества влияют на ферментные
системы. Например, фосфорорганические
вещества (ФОВ) разрушают фермент
холинэстеразу, вследствие чего происходит
избыточное накопление в организме
ацетилхолина с последующими тяжелыми
расстройствами.
Экстренная помощь детям при гипертермии Как лечиться Клиники и врачи
Высокая температура у детей
Гипертермия (лихорадка) — самый частый симптом заболеваний у детей.
Что такое лихорадка (высокая температура) и зачем она нужна. Виды лихорадок
возрастает бактерицидность крови
повышается активность лейкоцитов
повышается выработка эндогенного интерферона
усиливается интенсивность метаболизма- обмена веществ.
низкую (умеренную) фебрильную (38,1— 39,0 °С)
высокую фебрильную (39,1—41,0 °С)
гипертермическую — свыше 41,0 °С
Лихорадки могут различаться по виду температурной кривой(это когда по показателям подъёма температуры выстраивается график, и по виду графика даётся название виду лихорадки).
Что важно знать и понимать мамам!
Еще лихорадки различаются по виду: розовая гипертермия . при которой теплопродукция равна теплоотдаче и общее состояние при этом не изменено, и белая гипертермия . при которой теплопродукция превышает теплоотдачу, так как происходит спазм периферических сосудов. При таком виде гипертермии ощущаются похолодание конечностей, озноб, наблюдается бледность кожных покровов, цианотичный оттенок губ, ногтевых фаланг.
Клиническая картина
У ребенка при внезапном повышении температуры тела наблюдаются вялость, озноб, одышка, он отказывается от еды, просить пить. Увеличивается потоотделение. Если своевременно не оказана помощь, то появляются двигательное и речевое возбуждение, галлюцинации, клонико-тонические судороги. Ребенок теряет сознание, дыхание частое, поверхностное. В момент судорог может наступить асфиксия, ведущая к смертельному исходу. Часто у детей с гипертермическим синдромом наблюдаются нарушения кровообращения: падение артериального давления, тахикардия, спазм периферических сосудов и т. п.
Наиболее опасным вариантом гипертермического синдрома является злокачественная гипертермия, которая может привести к летальному исходу. Злокачественная гипертермия встречается редко, но характеризуется быстрым повышением температуры до 42 °С и выше, нарастающей тахикардией, нарушением ритма сердца, мышечной ригидностью, артериальной гипертензией, коагулопатией, развивающаяся гипокальциемия с гиперкалиемией и гиперфосфатемией приводит к метаболическому ацидозу.
Для клинической оценки гипертермического синдрома необходимо учитывать не только величину температуры, но и продолжительность гипертермии и эффективность жаропонижающей терапии. Неблагоприятным прогностическим признаком является лихорадка выше 40 °С и злокачественная лихорадка. Длительная гипертермия — также прогностически неблагоприятный признак.
Началом неотложной помощи у детей при гипертермическом синдроме являются: повышение температуры выше 38 °С, фебрильные судороги в анамнезе, гипоксическое поражение центральной нервной системы антенатального и перинатального происхождения, возраст до 3 месяцев жизни.
Первая помощь при высокой температуре.
В большинстве ситуаций лихорадка является адаптивной реакцией, способствующей повышению иммунного ответа и повышающей резистентность к инфекциям. Поэтому теоретически здоровым детям не рекомендуется назначать жаропонижающие средства, если температура тела не превышает 39,0°С. Детям, имевшим в анамнезе фебрильные судороги, а также с неврологическими заболеваниями, допустимо проведение жаропонижающей терапии при температуре выше 38,0°С. Для усиления теплоотдачи ребенка обтирают теплой водой или обтирают спиртосодержащими жидкостями, чтобы устранить спазм кожных сосудов и улучшить микроциркуляцию. Жаропонижающие лекарственные средства не должны назначаться для регулярного «курсового» приема, а только при подъемах температуры выше указанного уровня.
Жаропонижающие препараты.
При выборе жаропонижающего препарата необходимо учитывать его безопасность, возможные способы введения, возраст ребенка, наличие детских лекарственных форм.
Парацетамол является препаратом первого ряда при лечении лихорадки у детей и считается наименее опасным. Выпускается в виде таблеток, сиропа, капель и свечей. Разовая доза – 10-15 мг/кг обеспечивает снижение температуры на 1-1,5°С. Суточная доза не должна превышать 60 мг/кг, из-за опасности поражения печени.
Ибупрофен в жидких лекарственных формах также разрешен к применению у детей. Обладает жаропонижающим, обезболивающим и противовоспалительным эффектами, по силе действия близок к парацетамолу. Разовая доза 10-15 мг/кг. Среди побочных эффектов могут наблюдаться диспептические расстройства, желудочные кровотечения, снижение почечного кровотока.
Анальгин остается одним из наиболее сильных и быстродействующих жаропонижающих препаратов. Выпускается в виде таблеток и ампулированных растворов, что дает возможность использовать парентеральные пути введения. Разовая доза 3-5 мг/кг, в практике интенсивной терапии ампулированную форму обычно назначают из расчета 0,1 мл 50% раствора на 1 год жизни ребенка. Помимо других побочных эффектов, свойственных производным пиразолона, анальгин может действовать угнетающе на кроветворение, что послужило причиной его запрещения в некоторых странах.
Ацетилсалициловая кислота обладает жаропонижающим, обезболивающим, противовоспалительным и антитромбоцитарным эффектами. Разовая доза 10-15 мг/кг. Следует помнить, что у детей с ОРВИ, гриппом и ветряной оспой назначение ацетилсалициловой кислоты может привести к развитию синдрома Рейе, поэтому применение препарата должно быть ограничено у детей в возрасте до 15 лет.
Алгоритм действий при оказании неотложной помощи при гипертермии у детей, «белая» гипертермия.
Согреть ребёнка (грелки к рукам и ногам)
Дать внутрь обильное горячее питьё
Ввести литическую смесь в/м:
Гипертермия у детей: неотложная помощь при красной и белой гипертермии
Гипертермией в медицине называют накопление избыточного тепла, т. е. перегревание организма, которое неизменно сопровождается быстрым и повышением температуры тела. Такое явление бывает вызвано чаще всего внешними факторами, затрудняющими теплоотдачу в атмосферу или увеличивающими поступление тепла из неё.
Особенно опасна гипертермия у детей, которая может повлечь за собой массу осложнений. Первая, неотложная помощь при гипертермии оказывается при достижении отметки в 38,5 °C и зависит от вида перегрева. Медики различают красную и белую формы заболевания.
Красная гипертермия
При данном типе заболевания тело ребёнка пылает жаром, оно очень горячее, раскалённое на ощупь, кожа мгновенно краснеет. Малыш в таком состоянии нуждается в немедленной помощи.
- Нужно обеспечить его обильным, прохладным питьём. Естественно, газированные и сладкие напитки запрещены. Лучше дать больному сок, морс, отвар шиповника, минеральную воду, остуженный чай с долькой лимона и т. д. Особенно полезными в данном случае окажутся клюквенный и брусничный морсы, так как они обладают жаропонижающим действием.
- Нельзя укутывать малыша. При красной гипертермии рекомендуется раздеть больного, чтобы хоть какая-то часть жара ушла с поверхности тела через испарения и физическую теплоотдачу.
- Нужно использовать самые разные методы охлаждения: смочить салфетку холодной водой и положить ребёнку на лоб, постоянно меняя её. Салфетку можно заменить пузырём со льдом, обёрнутым в полотенце. То же самое рекомендуется делать в области паха и шеи, так как там проходят крупнейшие магистральные сосуды.
- Процессы испарения и теплоотдачи усилятся и пойдут на пользу, если детскую кожу аккуратно и нежно растирать спиртом (разведённым водой 50/50), водкой или столовым уксусом (тоже разведённым).
- При достижении столбиком термометра отметки в 39 °C нужно дать больному жаропонижающий препарат, в составе которого есть парацетамол. Но при этом необходимо соблюдать разовую дозировку для каждого определённого возраста.
Если предпринятые действия остаются неэффективными, а температура либо не падает, либо постоянно растёт, обязательно нужно вызвать «скорую помощь». Чаще всего в таких случаях делают литическую смесь с жаропонижающим и антигистаминным препаратами.
Белая гипертермия
По симптоматике белая гипертермия у детей существенно отличается от красной. Несмотря на высокую температуру, кожа моментально бледнеет, конечности и лоб становятся очень холодными. Происходит это из-за спазма сосудов. Родители могут помочь своему заболевшему чаду следующим образом.
- Нужно обильное, но тёплое, а не прохладное питьё. Это могут быть некрепкий чай, любой травяной настой, отвар шиповника.
- При белой гипертермии рекомендуется обязательно массировать и растирать тело до появления красноты.
- Согревающие укутывания в этом случае пойдут только на пользу. Чтобы согреть ножки, понадобятся тёплые вязаные (лучше шерстяные) носочки, на ручки нужно надеть варежки или перчатки.
- Отличным вариантом станут народные методы, характеризующиеся как жаропонижающие (читайте: как понизить температуру без лекарств ). Это липовый цвет и малина. Для того, чтобы приготовить настой, одну чайную ложечку сырья заливают стаканом кипятка и доводят до тёплого состояния, процеживают и дают ребёнку каждые полчаса.
Как и при красной гипертермии, все эти способы могут не сработать и остаться неэффективными. В таком случае и здесь не обойтись без бригады «скорой помощи». В составе литической смеси, которую сделают заболевшему при белой гипертермии, — антигистаминный и жаропонижающий препараты, а также спазмолитик (папаверин или но-шпа). Последний обладает способностью раскрывать периферические сосуды, устраняя спазм.
Гипертермия — это защитная реакция организма ребёнка в ответ на инфекционное заражение или образование воспалительного очага. Так как отдельным заболеванием она не является, лечение гипертермии у детей — это терапия, назначаемая для основной болезни, симптомом которой она является. Однако в критических ситуациях, когда температура превышает обычную норму (для детского возраста этот порог составляет 38,5 °C), её нужно сбить любыми доступными средствами, так как это может обернуться нарушением основных функций жизнедеятельности ребёнка.
Гипертермия – повышение температуры. Причины у гипертермии могут быть разные.
Патофизиология
Высокая температура тела (лихорадка) – защитно-приспособительная реакция организма, возникающая в ответ на воздействие патогенных раздражителей и характеризующаяся перестройкой процессов терморегуляции, приводящей к повышению температуры тела.
• В зависимости от степени повышения температуры тела выделяют: субфебрильную температуру (37,2–38,0 °С) фебрильную (38,1–39,0 °С) гипертермическую (39,1 °С и выше).
• Наиболее частыми причинами лихорадки являются инфекционно-токсические состояния, тяжелые метаболические расстройства, перегревание, аллергические реакции, посттрансфузионные состояния, эндокринные расстройства.
• Высокая температура тела приводит к нарушению микроциркуляции, метаболическим расстройствам и прогрессивно нарастающей дисфункции жизненно важных органов, поэтому необходима неотложная помощь.
• У больного с высокой температурой тела различают «красную» и «белую» гипертермию. Важно выяснить причину высокой температуры.
• Чаще встречается более прогностически благоприятная «красная» гипертермия (теплопродукция соответствует теплоотдаче). Кожные покровы умеренно гиперемированы, горячие, влажные, конечности теплые, учащение пульса и дыхания.
• Для «белой» гипертермии характерны следующие признаки: кожа бледная «мраморная», с циниатичным оттенком ногтевых лож и губ. Конечности холодные, повышение частоты пульса, одышка. Поведение больного нарушается – вялость, возможны возбуждение, бред и судороги.
• В соответствии с рекомендациями по неотложной помощи при гипертермии, жаропонижающую терапию следует проводить при температуре тела выше 38,5 °С. Однако если на фоне повышенной температуры отмечаются ухудшение состояния, озноб, бледность кожных покровов и др. проявления токсикоза, антипиретическая (жаропонижающая) терапия должна быть назначена незамедлительно.
• Больные из «группы риска по развитию осложнений на фоне высокой температуры тела» требуют назначения жаропонижающих средств при «красной» лихорадке при температуре выше 38,0 °С, а при «белой» – даже при субфебрильной температуре. В группу риска по развитию осложнений на фоне высокой температуры тела входят дети первых трех месяцев жизни с фебрильными судорогами в анамнезе, с заболеваниями ЦНС, с хроническими заболеваниями сердца и легких, с наследственными метаболическими заболеваниями.
Первичный осмотр
• Оцените качество дыхания пациента.
• Узнайте, находился ли пациент длительное время в месте с высокой температурой окружающей среды и при этом употреблял мало жидкости. Узнайте о наличии тошноты.
• Проверьте показатели признаков жизни пациента, отметьте наличие или отсутствие гипертонии, тахикардии.
Первая помощь
• При тяжелой гипертермии обеспечьте дополнительный доступ кислорода, установите непрерывную 12-строчную ЭКГ для контроля сердечной деятельности и признаков появления аритмии.
• При умеренной гипертермии обеспечьте пациенту покой, сделайте холодный компресс, чаще предлагайте пациенту воды.
• Примените диазепам, чтобы устранить озноб.
Помните, что нельзя снижать температуру слишком быстро. Быстрое снижение температуры может привести к сужению сосудов.
Алгоритм действий при оказании неотложной помощи при гипертермии у ребенка, «розовая» гипертермия
• Раскрыть ребенка, устранить все препятствия для эффективной теплоотдачи.
• Назначить обильное питье (на 0,5–1 л больше возрастной нормы в сутки).
• Использовать физические методы охлаждения: обдувание вентилятором лед на область крупных сосудов или голову с зазором 1 см, обтирание тела губкой, смоченной прохладной (20 °С) водой с уксусом (1 ст. ложка уксуса на 1 л воды) клизмы с кипяченой водой 20 °С в/в введение охлажденных растворов общие прохладные ванны с температурой воды 28–32 °С.
• Назначить внутрь парацетамол (панадол, калпол, тайлинол, эффералган и др.) в разовой дозе 10 мг/кг детям до 1-го года и 15 мг/кг детям более старшего возраста. Через 4–6 часов, при отсутствии положительного эффекта, возможно повторное использование препарата.
• Аспирин (ацетилсалициловая кислота) 10 мг/кг внутрь может быть использован только у детей старшего возраста на фоне применения обволакивающих средств. Его необходимо обильно запивать водой.
• При «красной» гипертермии: необходимо максимально обнажить больного, обеспечить доступ свежего воздуха (не допуская сквозняков). Назначить обильное питье (на 0,5–1 л больше возрастной нормы жидкости в сутки). Использовать физические методы охлаждения (обдувание вентилятором, прохладная мокрая повязка на лоб, водочно-уксусные (9%-ный столовый уксус) обтирания – обтирают влажным тампоном). Назначить внутрь или ректально парацетамол (панадол, калпол, тайлинол, эффералган и др.) в разовой дозе 10–15 мг/кг внутрь или в свечах 15–20 мг/кг или ибупрофен в разовой дозе 5–10 мг/кг (для детей старше 1 года). Если в течение 30–45 мин температура тела не снижается, вводится антипиретическая смесь внутримышечно: 50%-ный раствор анальгина (детям до 1-го года доза 0,01 мл/кг, старше 1-го года доза 0,1 мл/год жизни), 2,5%-ный раствор пипольфена (дипразина) детям до года в дозе 0,01 мл/кг, старше 1-го года – 0,1–0,15 мл/год жизни. Допустима комбинация лекарств в одном шприце.
• При «белой» гипертермии: одновременно с жаропонижающими средствами (см. выше) дают сосудорасширяющие препараты внутрь и внутримышечно: папаверин или но-шпа в дозе 1 мг/кг внутрь 2%-ный раствор папаверина детям до 1-го года – 0,1–0,2 мл, старше 1-го года – 0,1–0,2 мл/год жизни или раствор но-шпы в дозе 0,1 мл/год жизни или 1%-ный раствор дибазола в дозе 0,1 мл/год жизни можно также использовать 0,25%-ный раствор дроперидола в дозе 0,1–0,2 мл/кг внутримышечно.
Последующие действия
• Постоянно контролируйте жизненно важные параметры пациента, в том числе давление.
• По результатам анализов крови следите за состоянием пациента, обо всех отклонениях немедленно сообщайте врачу.
Превентивные меры
• Рекомендуйте пациентам укреплять иммунитет, не находиться долго на улице в сильный холод, в жару носить головной убор и солнцезащитные очки, часто проветривать помещения, особенно в жаркую погоду.
Алгоритм действий при оказании неотложной помощи при гипертермии у ребенка
Алгоритм действий при оказании неотложной помощи при гипертермии у ребенка, «розовая» гипертермия .
1. Раскрыть ребенка, устранить все препятствия для эффективной теплоотдачи.
2. Назначить обильное питье (на 0,5-1 л больше возрастной нормы в сутки).
3. Использовать физические методы охлаждения: обдувание вентилятором
лёд на область крупных сосудов или голову с зазором 1 см
обтирание тела губкой, смоченной прохладной (20 С) водой с уксусом
( 1 ст. л. уксуса на 1 л воды)
клизмы с кипячёной водой 20 С
в/в введение охлаждённых растворов
общие прохладные ванны с температурой воды 28-32 С. 4.Назначить внутрь парацетамол (панадол, калпол, тайлинол, эффералган упса и др.) в разовой дозе 10 мг/кг детям до 1-го года и 15 мг/кг детям более старшего возраста. Через 4-6 часов, при отсутствии положительного эффекта, возможно повторное использование препарата.
5.Аспирин (ацетилсалициловая кислота) 10 мг/кг внутрь может быть использован только у детей старшего возраста на фоне применения обволакивающих средств. Его необходимо обильно запивать водой.
Литература: Тактика оказания экстренной неотложной помощи в педиатрии. Под редакцией проф. В.Н. Чернышова
Необходимые медикаменты:
50% р-р анальгина 1 % р-р димедрола 0,2 парацетамола
Источники:
mamuli.info, www.vse-pro-detey.ru, www.e-reading.club, lekmed.ru
Следующие статьи:
первая неотложная помощь при лихорадке у ребенка, когда сбивать температуру
Частыми причинами повышения температуры тела у детей является респираторно-вирусные заболевания, кишечные токсико-инфекции, тепловой удар. То есть, чаще всего, повышение температуры тела это следствие воспалительного процесса или перегрева.
Гипертермия бывает «белая» и «красная». Красная более благоприятная, лучше поддается лечению, даже используя только методы охлаждения. При красной лихорадке ребенок краснеет из-за расширенных сосудов, ему жарко, он потеет, конечности горячие, как и все тело. Белая гипертермия более сложная, хуже лечится. Именно при ней существует большая вероятность возникновения судорог. Ребенка знобит, а конечности холодные и бледные (следствие спазмирования сосудов).
Лечение красной гипертермии
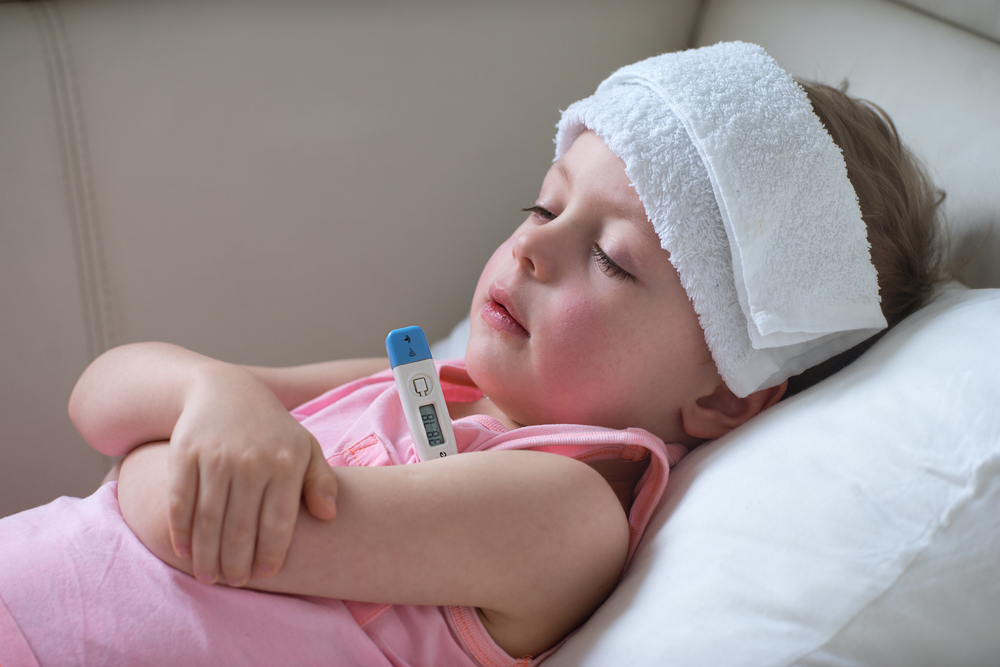
Как ни странно, при красной лихорадке ребенка необходимо раскрыть, а не наоборот. Существует мнение, что если болеет ребенок, надо задраить все окна и двери, а также покрыть бедного малыша 3-мя, а лучше 8-ю покрывалами. Потому что, когда холодно маме, она одевает ребенка. Но на самом деле нередко повышение температуры тела возникает именно вследствие чрезмерной заботы, то есть в результате перегрева.
Читай также: Весеннее закаливание и профилактика вирусов у детей
Итак, ребенка надо раскрыть, открыть окно для проветривания. Больше всего от высокой температуры тела страдает мозг, поэтому голову, а также магистральные сосуды (шею, пах, подмышки) необходимо охладить. То есть, приложить туда гипотермический пластырь или бутылки с прохладной водой. Ребенка можно и даже нужно обтирать водой.
Лечение белой лихорадки
С белой гипертермией все сложнее. В конечностях ребенка спазмированы сосуды, которые не отдают тепло. Первое и самое важное — это мозг, нужно не дать ему перегреться. Охлаждаем голову или гипертермическими пластырями или мокрым полотенцем. Сосуды в конечностях необходимо расширить, для этого ребенка согреваем, то есть накрываем. К сожалению, белую гипертермию чаще всего надо лечить медикаментозно. Поэтому, если тебе не удается сбить температуру, не занимайся самолечением, а вызови специалиста.
Когда нужно сбивать температуру у ребенка
Все знают, что в результате повышения температуры тела у детей иногда возникают судороги. Ничего страшного в судорогах нет (хотя выглядит этот процесс для родителей очень болезненно), но если уже были судороги, надо обратиться к неврологу. Задача родителей не допустить возникновения судорог.
Итак, если ребенок склонен к судорогам, то есть у него уже был такой случай, то максимальный уровень температуры тела 37.5С. Все, что выше — сбивать.
Читай также: Продуло, просквозило и другие неприятности теплого времени года: как помочь ребенку
Если же ребенок абсолютно нормально переносит повышение температуры тела, судорог у него никогда не возникало, то максимальный уровень температуры определяется только самочувствием ребенка. У него 38,5, он бодр и весел? Не давайте жаропонижающее. У него 37,4 и он «как тряпочка» — следуйте инструкции врача.
Помните, что гипертермия это хорошо! При 38С прекращается размножение вирусов, а при 39 градусах они в большинстве своем вообще погибают.

Наш специалист:
Ярослав Вус,
Глава Всеукраїнська Спілка Парамедиків, лікар екстреної медичної допомоги
pmgroup.org.ua
Фото: shutterstock, depositphotos
Неотложная помощь при гипертермии у детей: что нужно делать?
В медицине термин гипотермия обозначает повышение температуры тела ребенка до критического показателя, и связано это может быть с различными причинами. Каждый родитель должен знать, как оказать неотложную помощь при гипертермии у детей вне зависимости от того, это реакция организма на заболевание или простой перегрев. Неотложная помощь у детей с гипертермией заключается в снижении температуры тела до приемлемого уровня.
В каких случаях требуется неотложная помощь при гипертермии детям? Если ртуть на градуснике достигает отметки тридцать восемь и пять градусов, тогда необходимо срочно принимать меры. Однако важно для начала определиться с видом гипертермии, которая делится на белую и красную. Исходя из этого применяются определенные меры по оказанию первой помощи ребенку.
Чаще всего к проявлениям лихорадочного озноба приводят инфекционно-токсические состояния, аллергические реакции, перегрев, эндокринные расстройства или тяжкой формы метаболические расстройства. Гипертермия считается защитной реакцией организма и, в случае наличия заболевания, происходит повышение сопротивляемости иммунитета вирусам и инфекции.
Когда температура быстро ползет вверх по отметкам градусника, то происходит усиление нагрузки на кровеносную систему организма. В этот момент ребенку становится трудно дышать, частота вдохов и выдохов увеличивается с каждым градусом с целью обеспечения нормального снабжения кислородом органов и тканей.
Если детский организм не справляется, гипертермия приводит к кислородному голоданию, которое в свою очередь влияет на центральную нервную систему, что проявляется судорогами. Для того чтобы понимать, какие действия следует выполнять при нарушении теплоотдачи в атмосферу детским организмом, необходимо различать виды гипертермии.
При несвоевременно оказанной помощи у ребенка могут возникнуть галлюцинации, проявиться речевое возбуждение и клонико-тонические судороги, а дыхание становится частым и поверхностным. Большая вероятность потери сознания, тахикардия, понижение артериального давления и т. п.
Наиболее распространенной у детей считается красная гипертермия, которая сопровождается покраснением кожных покровов, теплыми конечностями, учащенным сердцебиением и дыханием, при этом кожа на ощупь остается влажной и горячей.
При обнаружении симптомов красной гипертермии необходимо пострадавшему малышу обеспечить достаточное поступление жидкости в организм. Для этого следует отпаивать ребенка прохладной водой, но ни в коем случае ни сладкими напитками. Допускается давать минеральную воду, настой шиповника, несладкий слабый чай с лимоном, сок или компот. Хорошо давать ребенку клюквенный и брусничный морс, которые обладают жаропонижающим свойством.
Нельзя допускать при красной гипертермии укутывания, наоборот, ребенка нужно максимально освободить от одежды, чтобы ускорить процесс теплоотдачи, который происходит за счет испарения пота. В этом случае для снижения температуры подходит влажная прохладная салфетка, которую необходимо прикладывать к детскому лбу, регулярно ее меняя. Такие прикладывания необходимо выполнять в области всех крупнейших магистральных сосудов (пах, шея и т. д.).
Рекомендуется увеличить доступ свежего воздуха без сквозняков в комнате, где находится больной. С целью охлаждения можно включить вентилятор или делать уксусные растирки тела, заранее разведя столовый уксус с водой в соотношении один к одному. С достижением температуры в тридцать девять градусов следует обеспечить ребенка разовой дозой препарата по возрасту с входящим в состав парацетамолом или ибупрофеном. Для этого одинаково хороши, как детские сиропы, так и ректальные суппозитории.
При неэффективности всех указанных мер, когда температура постоянно растет или не хочет снижаться на протяжении сорока пяти минут, следует уже вызвать медицинский персонал, который приготовит литическую смесь в комплексе с антигистаминными и жаропонижающими средствами.
При белой гипертермии, которая встречается гораздо реже, ребенок выглядит вяло и жалуется на то, что он замерзает. Кожа бледнеет, а конечности ледяные, при этом губы и область ногтей приобретает синеватый оттенок, что требует оказания немедленной помощи.
Неотложная помощь при белой гипертермии исключает использование аспирина и анальгина, только парацетамол или ибупрофен. Для снятия спазма сосудов дается таблетка «Но-шпа». Ребенок должен пить горячее питье, а все указанные выше методы физического охлаждения противопоказаны.
Причины, симптомы и варианты лечения
Проверено с медицинской точки зрения Drugs.com. Последнее обновление: 1 июня 2020 г.
Что такое злокачественная гипертермия?

Злокачественная гипертермия — тяжелая реакция на дозу анестетиков. Иногда реакция бывает фатальной. Это вызвано редкой наследственной аномалией мышц. Нечасто экстремальные упражнения или тепловой удар могут вызвать злокачественную гипертермию у человека с мышечной аномалией.
У людей с мышечной аномалией мышечные клетки имеют аномальный белок на своей поверхности.Этот аномальный белок не влияет на мышечную функцию до тех пор, пока на мышцы не воздействует лекарство, которое может вызвать реакцию.
Когда человек с этим заболеванием подвергается воздействию одного из этих препаратов:
- В мышечных клетках наблюдается нерегулируемое накопление кальция
- Мышцы сокращаются и напрягаются одновременно
- Происходит резкое и опасное повышение температуры тела (гипертермия)
Злокачественная гипертермия обычно возникает во время или после операции.Но это может произойти везде, где используются обезболивающие. Сюда входят:
- Пункты неотложной помощи
- Стоматологические кабинеты
- Кабинеты хирургов
- Отделения интенсивной терапии
Симптомы злокачественной гипертермии обычно возникают в течение первого часа после воздействия триггерного лекарства. Однако симптомы могут проявляться через 12 часов.
Большинство случаев встречается у детей и взрослых моложе 30 лет.
Мышечная аномалия, которая может привести к злокачественной гипертермии, вызвана одной из нескольких генетических мутаций. Наиболее частая мутация вызывает около половины всех случаев. Человек с этой мутацией имеет один шанс из двух передать ген любому из своих детей.
Члены семьи могут иметь разный уровень чувствительности к лекарствам, вызывающим проблему. В некоторых случаях реакции бывают легкими. Человек может несколько раз принимать лекарства с высоким риском, прежде чем он испытает заметную реакцию.
Это состояние иногда возникает у людей с мышечной дистрофией. Это также происходит при других мышечных заболеваниях, связанных с генетическими мутациями.
Симптомы
Симптомы и признаки злокачественной гипертермии включают:
- Резкое повышение температуры тела, иногда до 113 градусов по Фаренгейту
- Жесткие или болезненные мышцы, особенно челюсти.
- Покрасневшая кожа
- Потение
- Аномально быстрое или нерегулярное сердцебиение
- Учащенное или неприятное дыхание
- Коричневая моча или моча цвета колы
- Очень низкое артериальное давление (шок)
- Путаница
- Слабость или отек мышц после события
У многих людей, несущих ген злокачественной гипертермии, симптомы никогда не разовьются.
Диагностика
У большинства людей злокачественная гипертермия не диагностируется до тех пор, пока у них не появится серьезная реакция на общую анестезию. Врачи обычно подозревают это состояние, если у пациента развиваются типичные симптомы, особенно очень высокая температура и ригидность мышц.
Анализы крови, показывающие изменения в химическом составе тела, указывают на злокачественную гипертермию. К ним относятся высокие уровни мышечного фермента КФК (креатинфосфокиназа) и изменения электролитов.Анализы крови, которые показывают признаки почечной недостаточности, также могут дать подсказку. Если злокачественную гипертермию не распознать и быстро не лечить, сердце человека может остановиться во время операции.
Если вы испытываете большинство или все типичные симптомы злокачественной гипертермии, ваш врач может диагностировать это состояние без дополнительных анализов.
Другие способы подтверждения диагноза злокачественной гипертермии включают генетическое тестирование и биопсию мышц,
Ожидаемая длительность
При своевременном лечении симптомы должны исчезнуть в течение 12–24 часов.
Однако, если тяжелая реакция развивается до начала лечения, могут развиться осложнения. Это может быть респираторная или почечная недостаточность. Эти осложнения могут не исчезнуть в течение нескольких дней или недель. Некоторые повреждения могут быть необратимыми.
Профилактика
Нецелесообразно проверять это состояние у всех людей, которым назначена операция. Однако некоторым людям следует пройти обследование перед операцией. Или им следует избегать анестетиков, которые, как известно, вызывают это состояние.
Сюда входят люди с:
- Злокачественная гипертермия в семейном анамнезе
- Тепловой удар или гипертермия в анамнезе после физической нагрузки
- Мышечные аномалии, которые могут быть связаны со злокачественной гипертермией
Если у вас нет семейной истории злокачественной гипертермии, ваш первый эпизод может быть непредсказуемым или предотвратимым.
После того, как вам поставили диагноз расстройства, можно предотвратить дальнейшие эпизоды.Сообщите своему лечащему врачу перед операцией или процедурой в офисе. Таким образом, ваш врач или стоматолог могут избежать использования сукцинилхолина или анестетиков высокого риска.
Необязательно избегать операции. Доступно множество безопасных альтернативных анестетиков. Если вы знаете, что подвержены злокачественной гипертермии, подумайте о том, чтобы носить бирку с медицинским предупреждением. Эта бирка сообщит медицинскому персоналу о вашем состоянии во время чрезвычайной ситуации.
Если вы планируете выезжать за пределы США, вы можете связаться с Ассоциацией злокачественной гипертермии США (MHAUS).MHAUS поможет определить, знают ли врачи в пункте назначения о злокачественной гипертермии и готовы ли они ее лечить. Это разумная мера предосторожности, потому что это редкое заболевание.
Лечение
При подозрении на злокачественную гипертермию врачи должны действовать быстро, чтобы вылечить заболевание и предотвратить осложнения.
Первый и самый важный шаг — немедленно прекратить давать пусковое лекарство и прекратить операцию.Затем врачи назначают препарат дантролен (Дантриум).
Дантролен расслабляет мышцы. Он останавливает опасное ускорение метаболизма мышц.
Дантролен вводится внутривенно до стабилизации состояния пациента. Затем прием лекарства обычно продолжается в течение трех дней.
Дополнительная обработка может включать:
- Снижение температуры тела с помощью:
- Холодный туман и вентиляторы
- Охлаждающие одеяла
- Охлажденные жидкости для внутривенного введения
- Подача кислорода
- Использование лекарств для:
- Контролировать сердцебиение
- Стабилизировать артериальное давление
- Исправить нарушения электролитов, включая калий
- Мониторинг артериального давления, сердечного ритма, кислотности и функции почек в отделении интенсивной терапии
Когда звонить профессионалу
Перед любой операцией сообщите своему хирургу, терапевту и анестезиологу, если вы:
- Имеют в семейном анамнезе злокачественную гипертермию
- Перенесли один или несколько эпизодов теплового удара или гипертермии, вызванной физической нагрузкой
- Есть мышечные симптомы или известное мышечное заболевание
Прогноз
Эпизод гипертермии может быть опасен для жизни.Однако раннее лечение при появлении симптомов обычно бывает успешным. После того, как они распознаны и диагностированы, будущие эпизоды почти всегда можно предотвратить, избегая известных триггеров.
Узнайте больше о злокачественной гипертермии
Сопутствующие препараты
Справочная информация клиники Мэйо
Внешние ресурсы
Ассоциация злокачественной гипертермии США
http://www.mhaus.org/
Национальный институт артрита и костно-мышечной и кожных заболеваний
http: // www.niams.nih.gov/
Национальная организация по редким заболеваниям (NORD)
http://www.rarediseases.org/
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
Профилактика и лечение гипотермии у детей с тяжелым истощением
Биологическое, поведенческое и контекстное обоснование
Гипотермия — это снижение средней температуры тела.При тяжелом истощении это осложнение определяется ВОЗ как ректальная температура ниже 35,5 ° C (95,9 ° F) или температура подмышек ниже 35,0 ° C (95,0 ° F). Профилактика или лечение переохлаждения — важный шаг на начальной фазе стабилизации лечения детей с тяжелым недоеданием 1 .
Дети с недостаточным питанием подвержены переохлаждению, потому что у них есть:
- более низкая скорость метаболизма и, следовательно, более низкая выработка тепла из-за ограниченных запасов энергии
- большая площадь поверхности тела на килограмм
- Потери жира, приводящие к снижению теплоизоляции и увеличению потерь тепла
- инфекции, которые приводят к недостаточной энергии, доступной для терморегуляции 2–6 .
Младенцы и дети с маразмом, поражениями на большей части кожи или тяжелыми инфекциями наиболее склонны к развитию гипотермии 1,7 , тогда как отечная жидкость квашиоркора действует как изолятор 8 .
Руководящие принципы ВОЗ по лечению детей с тяжелой недостаточностью питания рекомендуют согревать ребенка всякий раз, когда у него обнаруживается переохлаждение. Для этого ребенка можно положить на голую грудь или живот матери, чтобы обеспечить контакт кожа к коже, а затем укрыть обоих — практика, известная как «техника кенгуру».Как вариант, ребенка можно хорошо одеть, включая голову, накрыть теплым одеялом и поместить под лампу накаливания, следя за тем, чтобы лампа не касалась тела ребенка. Не рекомендуется использовать грелку 1 .
Контроль температуры во время повторного нагревания важен, чтобы избежать гипертермии, которая увеличивает потери воды и энергии. Во избежание гипертермии ректальную температуру необходимо измерять каждые 30 минут при использовании лампы для повторного нагрева и каждые два-четыре часа в противном случае, пока ребенок не пройдет начальную фазу лечения и не станет стабильной. 1 .
Последствия этой практики для требований к персоналу могут ограничить ее применение в условиях ограниченных ресурсов. Таким образом, было предложено сокращение регулярного мониторинга температуры, и это подтверждается результатами, которые выявили низкую распространенность гипотермии при тяжелом недоедании и неудавшуюся связь с плохим исходом 1 . Но эта предложенная рекомендация все еще не может быть обобщена из-за нехватки подобных исследований, и, таким образом, первоначальное руководство по частому мониторингу температуры все еще принимается.
Два других важных вмешательства для детей с гипотермией — это лечение гипогликемии и серьезных системных инфекций. Частое кормление — что является подходом к лечению гипогликемии — и обеспечение противомикробными препаратами широкого спектра действия обеспечат снабжение энергией для поддержания основных функций организма, включая выработку тепла, которое может предотвратить или лечить гипотермию 3,4,7–10 .
Несмотря на противоречивые данные о распространенности и последствиях переохлаждения у детей с тяжелой недостаточностью питания, о вредных последствиях контролируемого повторного согревания не сообщалось.В ситуациях, когда лампы накаливания недоступны или электроснабжение ненадежно, можно легко применить технику кенгуру при соответствующем обучении 11,12 . Проблемы с применением руководящих принципов остаются в условиях, когда преобладает ненадлежащее поведение, например, отсутствие одеял 13 , нечастая смена мокрых простыней 14 , отсутствие контроля температуры тела 14 , разделение ребенок от матери 9,15 , и отсутствие инструкции для матери согреть ребенка 16 .Следовательно, важно обучать матерей и медицинский персонал, чтобы обеспечить успешное принятие простых мер по профилактике и лечению гипотермии, которые, как сообщается, по-прежнему снижают летальность 17 .
Список литературы
1 Управление тяжелым недоеданием: руководство для врачей и других медицинских работников. Женева, Всемирная организация здравоохранения, 1999 г.
2 Брук О.Г.Влияние неправильного питания на температуру тела детей. Британский медицинский журнал, 1972, 1: 331–333.
3 Эшворт А. Лечение тяжелого недоедания. Журнал детской гастроэнтерологии и питания, 2001, 32: 516–518.
4 Southall D. et al., Eds. Международная охрана здоровья детей: практическое руководство для больниц всего мира. Лондон, BMJ Books, 2002.
5 Karaolis N et al.Рекомендации ВОЗ по тяжелому истощению: выполнимы ли они в сельских больницах Африки? Архив детских болезней, 2007, 92: 198–204.
6 Мой Р. Улучшение ведения случаев тяжелого недоедания. Журнал тропической педиатрии, 1999, 45 (1): 2–3.
7 Brenton DP, Brown RE, Wharton BA. Переохлаждение в квашиоркоре. The Lancet, 1967, 289 (7487): 410–413.
8 Brooke OG, Harris M, Salvosa CB.Реакция недоедающих детей на холод. Journal of Physiology, 1973, 233: 75–91.
9 Mansell PI et al. Нарушение терморегуляции при недоедании устраняется увеличением веса. Физиологические механизмы и клиническое значение. Ежеквартальный медицинский журнал, 1990, 76 (280): 817–829.
10 Puoane T et al. Оценка клинического ведения детей с тяжелой недостаточностью питания — исследование двух сельских районных больниц. Южноафриканский медицинский журнал, 2001, 91: 137–141.
11 Bernal C et al. Лечение тяжелого недоедания у детей: опыт применения рекомендаций Всемирной организации здравоохранения в Турбо, Колумбия. Журнал детской гастроэнтерологии и питания, 2008, 46: 322–328.
12 Nziokia C et al. Аудит ухода за детьми в возрасте от 6 до 59 месяцев, поступивших с тяжелым истощением в Национальную больницу Кениаты, Кения. International Health, 2009, 1: 91–96.
13 Гуле О. Нутритивная поддержка детей, страдающих истощением . Париж, Байер Тиндаль, 1998.
14 Бхан М.К., Бхандари Н., Бахл Р. Ведение ребенка с тяжелой недостаточностью питания: взгляд из развивающихся стран. BMJ, 2003, 326: 146–51.
15 Брук О.Г. Гипотермия у недоедающих ямайских детей. Архив детских болезней, 1972, 47: 525–530.
16 Talbert A et al. Гипотермия у детей с тяжелым недоеданием: низкая распространенность на тропическом побережье Кении. Журнал тропической педиатрии, 2009, 55 (6): 413–416.
17 Нирмала П., Рекха С., Вашингтон М. Уход за матерью кенгуру: влияние и восприятие матерей и медицинского персонала. Journal of Neonatal Nursing, 2006, 12: 177–184.
Применение уроков снижения материнской смертности к глобальным чрезвычайным ситуациям в области здравоохранения
Эмили Дж. Калвелло a , Александр П. Ског a , Андреа Дж. Теннер b и Ли А. Уоллис c
а. Департамент неотложной медицины, Университет Мэриленда, 110 South Paca Street, Sixth Floor, Suite 200, Baltimore, Maryland, 21201, United States of America (USA).
г. Отделение неотложной медицины Калифорнийского университета в Сан-Франциско, Сан-Франциско, США.
г. Отделение неотложной медицины, Кейптаунский университет, Кейптаун, Южная Африка.
Переписка с Эмили Дж. Калвелло (электронная почта: [email protected]).
(Представлено: 5 сентября 2014 г. — измененная версия получена: 19 января 2015 г. — Принята: 23 января 2015 г. — Опубликована в Интернете: 16 марта 2015 г.)
Бюллетень Всемирной организации здравоохранения 2015; 93: 417-423.DOI: http://dx.doi.org/10.2471/BLT.14.146571
Введение
Глобальные инициативы в области здравоохранения подпитываются масштабами связанных с ними потребностей общественного здравоохранения, серьезностью проблемы и наличием возможных решений этой проблемы. В целом, успех таких инициатив зависит от организованной, согласованной и неустанной защиты интересов международных заинтересованных сторон, призванной вдохновить на постоянную приверженность в течение зачастую длительной кампании. Глобальные усилия по снижению материнской смертности выиграли от такой пропаганды, о чем свидетельствует прогресс, достигнутый в достижении цели 5 — i в области развития, сформулированной в Декларации тысячелетия.е. к снижению материнской смертности на 75% по сравнению с уровнем 1990 года к 2015 году. 1 , 2 Подход мирового сообщества к снижению материнской смертности может быть применен к другим серьезным проблемам общественного здравоохранения, включая родоразрешение. всех аварийных служб.
По сравнению с материнскими заболеваниями, неотложная медицинская и хирургическая помощь является причиной гораздо большей заболеваемости и смертности. Однако усилия по совершенствованию всеобъемлющих систем чрезвычайной помощи во всем мире не привлекли такого внимания, как улучшение материнского здоровья.Традиционно попытки улучшить управление чрезвычайными ситуациями в странах с низким и средним уровнем доходов были сосредоточены на вертикальном предоставлении медицинских услуг, таких как помощь при травмах или реагирование на неотложные акушерские ситуации. 3 Были подняты вопросы об адаптируемости и гибкости аварийных систем, разработанных на основе моделей вертикальной доставки. Например, неясно, способствуют ли такие системы адекватному ответу на новые и развивающиеся потребности обслуживаемых сообществ. 4 В последнее время усилия по развитию и совершенствованию систем экстренной помощи в странах с низким и средним уровнем доходов включали ограниченные горизонтальные подходы. 5 — 7 Многие из этих усилий были сосредоточены на улучшении медицинской помощи, оказываемой службами скорой помощи или другой внебольничной помощи, формализации обучения поставщиков медицинских услуг, улучшении транспортной инфраструктуры и транспортных средств или усилении государственной политики. 5 , 8 Несмотря на эти попытки построить горизонтальные системы экстренной помощи, было проведено скудное исследование эффективных интегрированных пакетов экстренной помощи или участия населения в усилении экстренной помощи.Диалог по разработке эффективных рамок для выявления, понимания и устранения слабых мест в общих системах чрезвычайных ситуаций в странах с низким и средним уровнем доходов велся недостаточно активно.
Право на здоровье подтверждено множеством международных договоров и национальных конституций. 9 — 11 В большинстве стран с низким и средним уровнем доходов доступ к качественным службам неотложной помощи во время наибольшей нужды пациента остается часто упускаемым из виду, но важным элементом этого права.Далеко идущие последствия недостаточности систем экстренной помощи и здравоохранения особенно очевидны в контексте вспышки вируса Эбола в Западной Африке. 12 Несмотря на относительную нехватку соответствующей литературы по созданию эффективных систем неотложной помощи, по оценкам, интегрированные системы догоспитальной и стационарной неотложной помощи могут помочь в борьбе с 35–46% заболеваемости и смертности в странах с низким и средним уровнем доходов. 3 Бремя чрезвычайных ситуаций, как и бремя материнских болезней, в основном ложится на страны с низким и средним уровнем доходов. 13 Многие уроки, извлеченные из усилий по достижению Цели 5 в области развития, сформулированной в Декларации тысячелетия, в странах с низким и средним уровнем дохода можно перенести на важнейшие препятствия на пути развития эффективных систем чрезвычайных ситуаций. Эти уроки включают единую концептуальную основу, необходимую для достижения целостного понимания большого бремени заболеваемости и смертности, вызванного чрезвычайными ситуациями всех типов — инфекционными заболеваниями, неинфекционными заболеваниями и травмами. Такая структура также является ключевым элементом в оценке воздействий и направления любых предлагаемых вмешательств.Чтобы описать потенциальную основу, мы использовали стандартизированные термины, которые относятся к определенным аспектам систем экстренной помощи, служб и ухода (вставка 1). 3 , 14
Вставка 1. Определения терминов, используемых в неотложной медицинской помощи
Аварийные системы
Все организации, учреждения и ресурсы, основной целью которых является укрепление, восстановление и / или поддержание здоровья в условиях неотложной медицинской и / или хирургической помощи
Скорая помощь
Сумма всех усилий по обеспечению эффективных медицинских действий в ответ на экстремальный риск в условиях жестких временных ограничений, включая вмешательства как на уровне населения, так и на индивидуальном уровне
Скорая помощь
Подгруппа служб экстренной помощи, сфокусированная на оказании лечебных мероприятий, нацеленных на тяжелые клинические случаи, — главный инструмент для решения неотложных состояний здоровья, которые представляют собой внезапные или неожиданные угрозы и, следовательно, являются критически важным результатом всей системы здравоохранения
Модель с тремя задержками
Наблюдаемое в последнее время снижение материнской смертности является результатом междисциплинарных усилий, в которых использовались различные подходы для увеличения доступности услуг и устранения финансовых препятствий для оказания помощи. 15 Ранняя модель предоставила бесценную основу для понимания не только факторов, способствующих смертности в результате неотложных акушерских состояний, но и инициатив, которые могут иметь наибольшее потенциальное воздействие. 16 Более поздняя модель фокусировалась на трех основных факторах, которые повлияли на исход неотложной помощи во время беременности. Эти факторы были определены в хронологическом порядке как продолжительность отсрочки в: (i) принятии решения о доступе к медицинской помощи, (ii) идентификации и транспортировке в медицинское учреждение, и (iii) получении адекватного и надлежащего лечения. . 17 Социально-экономические и культурные факторы, доступность учреждений и качество обслуживания могут независимо влиять на продолжительность этих трех задержек (рис. 1). Эта так называемая модель с тремя отсрочками показала, что материнская смертность была вызвана не только недостатком экономических и человеческих ресурсов, но и результатом множества взаимосвязанных факторов. Если какой-либо из этих факторов приведет к неоправданной задержке, скорее всего, наступит неблагоприятный исход для пациента. Например, неспособность распознать экстренную ситуацию может продлить отсрочку решения обратиться за помощью.Хотя способность пациента или опекуна распознавать экстренную ситуацию частично зависит от уровня образования пациента или опекуна, исследования показали, что настоящие неотложные акушерские ситуации могут не восприниматься как неотложные в тех областях, где они обычно возникают. 18 , 19 Кроме того, в различных культурах статус женщины может влиять как на способность женщин принимать решение о поиске помощи, так и на их последующую способность обращаться за помощью. 20 , 21
Фиг.1. Модель с тремя отсрочками в неотложной помощи

Возможность передачи модели
Установленное определение общих служб неотложной помощи — как все усилия по оказанию услуг пациентам и группам населения, находящимся в условиях чрезвычайного риска, в условиях, зависящих от времени, может быть легко распространено на неотложную акушерскую помощь, как это концептуализировано в модели с тремя отсрочками. 3 Общие службы неотложной помощи не ограничиваются оказанием медицинских услуг, но также требуют своевременных действий. 3 В модели трех отсрочек причины отсрочек не являются специфическими для чрезвычайных ситуаций во время беременности, но могут применяться к чрезвычайным ситуациям в целом (рис. 1). Барьеры, связанные, например, с транспортной доступностью, удаленностью до получения медицинской помощи и гендерными различиями в культурном статусе, актуальны для всех служб экстренной помощи. 22 Точно так же барьеры, создаваемые удаленностью от медицинского учреждения и восприятием качества услуг, которые, как было показано, увеличивают время, необходимое больной беременной матери для получения медицинской помощи 17 , являются общими целями программ по улучшить работу службы экстренной помощи в целом. 23 , 24
Усилия по снижению материнской смертности выиграли от относительно небольшого числа причин, способствующих большей части такой смертности, например, кровотечения, сепсиса, небезопасных абортов, преэклампсии, эклампсии и длительных затрудненных родов, а также соответствующих эффективных доступных методов лечения. 25 Было подсчитано, что 74% материнской смертности можно было бы предотвратить, если бы все женщины получали соответствующую неотложную акушерскую помощь. 26 Хотя общая неотложная медицинская помощь имеет широкий спектр этиологий, существует относительно немного состояний, которые, если их не лечить, часто и быстро прогрессируют до смерти (рис. 2). 3 В ноябре 2013 года на Консенсусной конференции Африканской федерации экстренной медицины в Кейптауне, Южная Африка, 150 врачей одобрили шесть чрезвычайных дозорных состояний — шок, дыхательная недостаточность, опасная лихорадка, сильная боль, травмы и изменение психического статуса. как основа эффективной организационной структуры оказания неотложной помощи. 27 Шок, дыхательная недостаточность, травма и изменение психического статуса — это обычно понимаемые клинические синдромы. Сильная боль включает такие состояния, как ишемия сердца, острые патологии брюшной полости и причины головной боли, требующие неотложной медицинской помощи. 15 Опасная, т. Е. Опасная для жизни, лихорадка имеет много возможных причин, но часто является результатом инфекций, условий окружающей среды, эндокринных нарушений или токсинов. 28 Как и в случае с небольшим количеством состояний, вызывающих большую часть материнской смертности, существуют критические моменты времени, когда соответствующие вмешательства могут предотвратить прогрессирование каждого дозорного чрезвычайного состояния.
Рис. 2. Экстренные дозорные состояния и их детерминанты

Примечание: сильная боль включает сильную головную боль, боль в груди или животе.
Критические моменты времени
За помощью
Эффективная неотложная помощь зависит от способности пациента или лица, осуществляющего уход, распознать наличие ненормального состояния, степень тяжести этого состояния, требующую вмешательства, и наличие вмешательства для лечения этого состояния. 17 Любая медлительность в распознавании потенциально тяжелого состояния снижает вероятность того, что соответствующая помощь будет оказана своевременно и эффективно. Стоимость, по-видимому, является менее важным препятствием для использования, чем другие факторы, особенно при возникновении чрезвычайных ситуаций. 17 Восприятие пациентом или опекуном качества медицинской помощи, которую получит пациент, действительно сильно влияет на их решение обратиться за помощью. 29 Эти результаты были недавно подтверждены для всех типов чрезвычайных ситуаций среди общин в сельских районах Кении и Замбии. 30
Получение помощи
Задержка в выявлении и доставке в медицинское учреждение зависит от планирования и организации догоспитальных служб неотложной помощи в соответствующих условиях. Эффективная догоспитальная помощь — даже в условиях ограниченных ресурсов — улучшает выживаемость за счет сокращения времени до лечения. 6 , 7 Службы экстренного реагирования на уровне общины могут существенно снизить смертность и заболеваемость, особенно среди больных с травмами.В северном Ираке, например, уровень смертности от проникающих ранений и ран от мин снизился с 91% до 15% и с 28% до 9%, соответственно, после того, как местные службы экстренного реагирования были обучены оказывать помощь при таких травмах в полевых условиях. и при необходимости сотрудничать с парамедиками. 6 Если необходимо минимизировать задержки в оказании помощи, лица, оказывающие догоспитальные услуги, должны иметь возможность определить уровень ухода, который требуется пациенту, и доставить пациента непосредственно в ближайшее учреждение, которое предлагает такой уровень ухода. 31
Получение соответствующей помощи
Задержка в получении соответствующей помощи — после того, как пациент прибыл в медицинское учреждение — может быть разбита на три части: задержка в предоставлении соответствующей помощи в первичном учреждении, задержка в переводе пациента в другое учреждение для окончательного помощь — при необходимости, и отсрочка оказания соответствующей помощи во втором учреждении — при необходимости (рис. 3). 32 Было показано, что отсрочка в любой из этих временных точек ухудшает исход лечения пациента. 33 — 35 В случаях сепсиса, например, быстрая сортировка в медицинском учреждении и ранняя терапия — что должно быть возможным даже в условиях ограниченных ресурсов — могут существенно снизить смертность. 36 В сельских районах Малави детская смертность была снижена за счет проведения реанимационных мероприятий в отделении неотложной помощи, а не в палатах, формализации процесса сортировки и сокращения времени, необходимого пациентам для посещения медицинских учреждений высшего звена. 37
Фиг.3. Концептуальная основа для критических моментов времени оказания неотложной помощи
КТ: компьютерная томография; EMS; скорая медицинская помощь.
Примечание. Поставщики услуг уровня 1 — это добровольные или профессиональные специалисты по оказанию первой помощи на уровне общины, а поставщики уровня 2 — это парамедики, техники скорой медицинской помощи и техники скорой помощи, которые оказывают специализированную догоспитальную помощь.
Положение о мониторинге
Каждая из задержек, рассматриваемых в модели с тремя задержками, определяется множеством факторов.Поэтому каждую из них следует оценивать путем измерения общих показателей результатов, а не только с учетом использования услуг. Опасность мониторинга оказания неотложной помощи просто с точки зрения использования услуг иллюстрируется результатами недавнего проспективного когортного исследования в Сальвадоре. 38 В этом исследовании изучалась частота сепсиса и инфекционной смертности у детей с острым лейкозом, лечившихся от лихорадки. Хотя все исследуемые дети лечились в одной больнице, тем, кому приходилось преодолевать относительно большие расстояния, чтобы добраться до больницы, и детям с относительно низкими семейными доходами потребовалось больше времени для приема антибиотиков, и у них были худшие результаты, чем у других детей.Кроме того, было обнаружено, что время, затрачиваемое на решение обратиться за помощью к больному ребенку, больше, когда мать ребенка была неграмотной. 38
Всемирная организация здравоохранения (ВОЗ) рекомендовала оценку общих показателей, а не использования услуг. Мониторинг неотложной акушерской помощи: справочник 39 определяет общие показатели неотложной акушерской помощи и определяет приемлемые уровни для каждого показателя как соответствующие цели оказания помощи.Например, один показатель — это минимум пять учреждений неотложной акушерской помощи на каждые 500 000 человек, при этом по крайней мере одно учреждение предоставляет комплексные неотложные акушерские услуги. Возможности систем можно оценить, используя приемлемые уровни в качестве критериев и контрольных списков для оценки факторов, которые способствуют каждой задержке в модели трех задержек. 15
Хотя индикаторы могут использоваться для оценки работы всей системы, необходимо также оценивать помощь, оказываемую для каждого типа серьезной чрезвычайной ситуации на уровне учреждения. Мониторинг неотложной акушерской помощи: в справочнике описаны так называемые сигнальные функции — т.е. услуги по спасению жизни — для каждой основной причины материнской смертности. Эти функции могут использоваться для оценки способности конкретного учреждения предотвращать задержки в получении соответствующей неотложной помощи после того, как пациент прибыл в медицинское учреждение. Успешная реализация сигнальных функций свидетельствует о наличии функциональной системы неотложной помощи. Каждая такая функция представляет собой кульминацию знаний, вмешательств и материалов.Таким образом, производительность может быть оценена путем исследования таких функций без необходимости оценивать отдельные компоненты каждого критического вмешательства. Например, исследователи, которые наблюдают за эффективным парентеральным введением антибиотиков в учреждении, могут обоснованно сделать вывод, что в учреждении есть персонал, который может выбрать подходящие антибиотики, ввести лекарства внутривенно и ввести соответствующие трубки, катетеры и лекарства. Если какой-либо компонент сигнальной функции отсутствует, то эта функция не может быть выполнена, и система ухода является несовершенной.Эта концепция особенно применима к неотложной помощи, где для достижения желаемой функции часто должно происходить соединение множества событий. Контрольные списки, помогающие оценить возможности отдельных учреждений по выполнению каждой сигнальной функции для неотложных состояний матери, уже разработаны и успешно внедрены. 40 Африканская федерация экстренной медицины расширила концепцию общих дозорных состояний, включив в нее сигнальные функции и связанные с ними необходимые материалы. 27 В настоящее время проводится валидация полученного инструмента оценки неотложной помощи для медицинских учреждений.
Извлеченные уроки
Недавнее сосредоточение внимания на обеспечении оказания эффективной неотложной акушерской помощи с целью снижения материнской смертности привело к развитию интеллектуальной основы, которая в значительной степени применима к глобальным чрезвычайным ситуациям в области здравоохранения в самом широком смысле. Несмотря на то, что последние достижения в акушерской помощи имеют много общего с потенциальными достижениями в области общей неотложной помощи, необходимо учитывать присущие им различия.В частности, акушерская помощь сосредоточена на физиологическом событии, которое чаще всего заканчивается небольшими осложнениями и новой жизнью. Когда они возникают, осложнения обычно ограничиваются сроком беременности или родов. Напротив, неотложная помощь обеспечивает необходимую помощь при патологических процессах, включая острые обострения неинфекционных заболеваний, острые инфекции и травмы, которые могут произойти в любой момент жизни человека. 41
Естественные временные ограничения неотложной акушерской помощи часто позволяли успешно применять пакеты интервенционных вмешательств, основанные на относительно простых решениях, хотя для обеспечения масштабируемой эффективности может потребоваться более комплексная функциональная система. 42 Примечательно, что недавнее крупное межстрановое обследование, проведенное ВОЗ, выявило существенное несоответствие между хорошими результатами в отношении здоровья и высоким уровнем охвата основными услугами здравоохранения. 43 Считалось, что это несоответствие связано с нехваткой комплексной неотложной помощи для женщин. В отсутствие комплексного подхода, ориентированного на пациента, предоставление одного элемента медицинской помощи вряд ли приведет к снижению показателей смертности или заболеваемости. В совокупности кровотечение, сепсис и неотложная гипертоническая болезнь являются причиной 52% материнской смертности, но это не только проблемы, связанные с беременностью, поскольку они могут приводить к смертности теми же путями, что и состояния экстренных дозорных служб. 25 Следовательно, вмешательства по лечению этих и других чрезвычайных ситуаций могут укрепить целые системы чрезвычайных ситуаций и привести ко многим улучшениям, помимо ожидаемого снижения материнской смертности. 43 Широкая система неотложной помощи, которая обеспечивает всеобщий доступ к жизненно важным вмешательствам, способна лечить неотложные состояния во время беременности, а также травмы и неотложную медицинскую помощь.
Нам потребуются существенные изменения инфраструктуры систем экстренной помощи, чтобы свести к минимуму каждую из трех основных задержек оказания неотложной помощи.Однако несколько изменений, необходимых для полного ремонта аварийных систем, может оказаться невозможным реализовать одновременно, особенно в условиях нехватки ресурсов. Недавние попытки предложить дорожную карту по преодолению неонатальной смертности в странах с низким и средним уровнем дохода были сосредоточены на нескольких ключевых стратегиях. Те же самые стратегии можно было бы применять в более широком смысле к системам экстренной помощи — путем пропаганды всеобщего здравоохранения, предоставления услуг экстренной помощи бесплатно для всех, разработки системы, обеспечивающей базовый уровень экстренной помощи на уровне сообществ, и разработки эффективных программ мониторинга для обеспечения этого ключевого службы экстренной помощи оказываются в медицинских учреждениях. 44 Такие стратегии могут быть реализованы с помощью тех целенаправленных практических вмешательств, которые показали свою заметную эффективность, когда они сосредоточены на критических временных точках в цепочке выживания. 6 , 16 , 36 Наиболее экономически эффективными инициативами, как правило, являются инициативы, направленные на задержки с принятием решения о доступе к медицинской помощи и с идентификацией и доставкой в медицинское учреждение. Например, обучение распознаванию чрезвычайных ситуаций и доступу к соответствующему уровню помощи может быть особенно эффективным, но относительно недорогим.Было показано, что вложения в обучение членов общины оказанию помощи в выявлении экстренной помощи и транспортировке пациентов для оказания соответствующей помощи значительно снижают смертность. 6 , 7 Персонал в более базовых медицинских учреждениях может быть обучен проведению вмешательств, которые могут поддерживать жизнь пациента до тех пор, пока пациент не достигнет учреждения, где доступна окончательная помощь. 23 , 45 , 46 Распространено заблуждение, что для ускорения доступа к надлежащей помощи требуются значительные инвестиции в инфраструктуру медицинского учреждения.Фактически, внедрение стандартизированных курсов аварийной подготовки — например, Учебный курс ВОЗ по оценке и лечению неотложной помощи — может привести к значительному снижению смертности без каких-либо серьезных вложений в материальную инфраструктуру. 47
Заключение
Хотя профилактика остается критически важной, лечение — в контексте системы поддержки, ориентированной на пациента — будет необходимо, если мы хотим добиться значительного устойчивого снижения смертности и инвалидности в результате оказания неотложной помощи.Как и в случае с материнским здоровьем, неотложная помощь требует не только того, чтобы пациент или лицо, осуществляющее уход, осознавали наличие опасного для жизни или меняющего жизнь состояния и необходимость обращения за помощью, но и чтобы имелся своевременный доступ к адекватной помощи. Учитывая непредсказуемый характер чрезвычайных ситуаций в области здравоохранения, есть несколько быстрых решений. Однако сильные аварийные системы могут предотвратить задержки в критические моменты времени. Такие системы не требуют массового выделения ресурсов, а скорее требуют рентабельного, информированного подхода, который подчеркивает проверенные меры по спасению жизни, соответствующие контексту.Улучшение доступа к неотложной помощи за счет сведения к минимуму трех основных типов задержек в предоставлении такой помощи может снизить смертность во всех сферах, системах и среди населения.
Конкурирующие интересы:
Ничего не объявлено.
Список литературы
- Kassebaum NJ, Bertozzi-Villa A, Coggeshall MS, Shackelford KA, Steiner C, Heuton KR, et al. Глобальный, региональный и национальный уровни и причины материнской смертности в период 1990–2013 гг .: систематический анализ для исследования глобального бремени болезней 2013 г.Ланцет. 2014 13 сентября; 384 (9947): 980–1004. http://dx.doi.org/10.1016/S0140-6736(14)60696-6 pmid: 24797575
- Lozano R, Wang H, Foreman KJ, Rajaratnam JK, Naghavi M, Marcus JR, et al. Прогресс в достижении Целей развития тысячелетия 4 и 5 по материнской и детской смертности: обновленный систематический анализ. Ланцет. 2011 24 сентября; 378 (9797): 1139–65. http://dx.doi.org/10.1016/S0140-6736(11)61337-8 pmid: 21937100
- Calvello EJB, Broccoli M, Risko N, Theodosis C, Totten VY, Radeos MS и др.Системы неотложной помощи и здравоохранения: рекомендации на основе консенсуса и приоритеты будущих исследований. Acad Emerg Med. 2013 декабрь; 20 (12): 1278–88. http://dx.doi.org/10.1111/acem.12266 pmid: 24341583
- Шредер Б., Костерманс С. Глобальные стратегии здравоохранения в сравнении с местными приоритетами первичной медико-санитарной помощи — тематическое исследование национальных дней иммунизации в южной части Африки. S Afr Med J. 2001 Mar; 91 (3): 249–54. pmid: 112
- Callese TE, Richards CT, Shaw P, Schuetz SJ, Paladino L, Issa N и др.Развитие травматологической системы в странах с низким и средним уровнем доходов: обзор. J Surg Res. 2015 Янв; 193 (1): 300–7. http://dx.doi.org/10.1016/j.jss.2014.09.040 pmid: 25450600
- Мурад М.К., Хусум Х. Обученные специалисты по оказанию первой помощи снижают смертность от травм: контролируемое исследование сельских травм в Ираке. Prehosp Disaster Med. Ноябрь-декабрь 2010 г .; 25 (6): 533–9. pmid: 21181688
- де Рамирес SS, Doll J, Carle S, Anest T, Arii M, Hsieh Y-H и др. Экстренное реагирование в условиях нехватки ресурсов: обзор недавно внедренной системы EMS в сельских районах Уганды.Prehosp Disaster Med. 2014 июн; 29 (3): 311–6. http://dx.doi.org/10.1017/S1049023X14000363 pmid: 24735913
- Берк Т.Ф., Хайнс Р., Ан Р., Уолтерс М., Янг Д., Андерсон Р.Э. и др. Потенциал неотложной и неотложной помощи в условиях ограниченных ресурсов: оценка медицинских учреждений в западной Кении. BMJ Open. 2014; 4 (9): e006132. http://dx.doi.org/10.1136/bmjopen-2014-006132 pmid: 25260371
- Международный пакт об экономических, социальных и культурных правах. Женева: Управление Верховного комиссара ООН по правам человека; 1966 г.Доступно по адресу: http://www.ohchr.org/EN/ProfessionalInterest/Pages/CESCR.aspx [цитируется 26 января 2014 г.].
- Конвенция о ликвидации всех форм дискриминации в отношении женщин. Нью-Йорк: Структура Организации Объединенных Наций по вопросам гендерного равенства и расширения прав и возможностей женщин; 1981. Доступно по адресу: http://www.un.org/womenwatch/daw/cedaw/ [цитируется 26 января 2014 г.].
- Конвенция о правах ребенка. Женева: Управление Верховного комиссара ООН по правам человека; 1989 г. Доступно по адресу: http: // www.ohchr.org/en/professionalinterest/pages/crc.aspx [цитируется 26 января 2015 г.].
- Киени М.П., Эванс Д.Б., Шметс Г., Кадандейл С. Устойчивость системы здравоохранения: размышления о кризисе, вызванном лихорадкой Эбола в Западной Африке. Bull World Health Organ. 2014 1 декабря; 92 (12): 850. http://dx.doi.org/10.2471/BLT.14.149278 pmid: 25552765
- Lozano R, Naghavi M, Foreman K, Lim S, Shibuya K, Aboyans V, et al. Глобальная и региональная смертность от 235 причин смерти для 20 возрастных групп в 1990 и 2010 годах: систематический анализ для исследования Global Burden of Disease Study 2010.Ланцет. 2012 15 декабря; 380 (9859): 2095–128. http://dx.doi.org/10.1016/S0140-6736(12)61728-0 pmid: 23245604
- Hirshon JM, Risko N, Calvello EJB, Stewart de Ramirez S, Narayan M, Theodosis C и др .; Сотрудничество по исследованиям неотложной помощи в рамках Глобальной инициативы в области здравоохранения Мэрилендского университета. Системы и службы здравоохранения: роль неотложной помощи. Bull World Health Organ. 2013 1 мая; 91 (5): 386–8. http://dx.doi.org/10.2471/BLT.12.112664 pmid: 23678202
- Неотложная акушерская помощь: контрольный список для специалистов по планированию.Нью-Йорк: Фонд народонаселения Организации Объединенных Наций; 2003.
- Nyamtema AS, Urassa DP, van Roosmalen J. Вмешательства по охране материнства в странах с ограниченными ресурсами: систематический обзор пакетов, воздействия и факторов для изменений. BMC Беременность и роды. 2011; 11 (1): 30. http://dx.doi.org/10.1186/1471-2393-11-30 pmid: 21496315
- Thaddeus S, Maine D. Слишком далеко идти: материнская смертность в контексте. Soc Sci Med. 1994 Апрель; 38 (8): 1091–110. http://dx.doi.org/10.1016/0277-9536(94)-7 pmid: 8042057
- Somé DT, Sombié I, Meda N.Как принимается решение об обращении за материнской помощью — качественное исследование, проведенное в двух сельских медицинских районах Буркина-Фасо. Reprod Health. 2013; 10 (1): 8. http://dx.doi.org/10.1186/1742-4755-10-8 pmid: 233
- Echoka E, Makokha A, Dubourg D, Kombe Y, Nyandieka L, Byskov J. Препятствия для оказания неотложной акушерской помощи: отчеты выживших после опасных для жизни акушерских осложнений в районе Малинди, Кения. Пан Афр Мед Дж. 2014; 17 Дополнение 1: 4. http://dx.doi.org/10.11604/pamjs.supp.2014.17.1.3042 pmid: 24643142
- Stock R. Расстояние и использование медицинских учреждений в сельских районах Нигерии. Soc Sci Med. 1983; 17 (9): 563–70. http://dx.doi.org/10.1016/0277-9536(83)-8 pmid: 6879255
- Клоос Х, Этеа А, Дегефа А, Ага Х, Соломон Б., Абера К. и др. Болезни и поведение в отношении здоровья в Аддис-Абебе и сельских районах центральной Эфиопии. Soc Sci Med. 1987. 25 (9): 1003–19. http://dx.doi.org/10.1016/0277-9536(87)
-0 pmid: 3423840
- Цао И, Дэвидсон П.М., ДиДжакомо М., Ян М.Догоспитальная задержка по поводу острого коронарного синдрома в Китае. J Cardiovasc Nurs. Ноябрь-декабрь 2010 г .; 25 (6): 487–96. http://dx.doi.org/10.1097/JCN.0b013e3181dae42d pmid: 20938251
- Haghparast-Bidgoli H, Hasselberg M, Khankeh H, Khorasani-Zavareh D., Johansson E. Препятствия и посредники для оказания эффективной догоспитальной травматологической помощи пострадавшим от дорожно-транспортных происшествий в Иране: обоснованный теоретический подход. BMC Emerg Med. 2010; 10 (1): 20. http://dx.doi.org/10.1186/1471-227X-10-20 pmid: 21059243
- Ebrahimian A, Seyedin H, Jamshidi-Orak R, Masoumi G.Изучение факторов, влияющих на решение персонала служб неотложной медицинской помощи о транспортировке пациентов в медицинские учреждения. Emerg Med Int. 2014; 2014: 1. http://dx.doi.org/10.1155/2014/215329 pmid: 248
- Say L, Chou D, Gemmill A, Tunçalp Ö, Moller A-B, Daniels J, et al. Глобальные причины материнской смертности: систематический анализ ВОЗ. Ланцет Glob Health. 2014 июн; 2 (6): e323–33. http://dx.doi.org/10.1016/S2214-109X(14)70227-X pmid: 25103301
- Wagstaff A, Claeson M.Цели развития тысячелетия в области здравоохранения: ответ на вызовы. Вашингтон: Всемирный банк; 2004.
- Reynolds TA, Calvello EJB, Broccoli MC, Sawe HR, Mold-Millman NK, Teklu S и др. Резюме консенсусной конференции AFEM 2013: неотложная помощь в Африке — где мы сейчас? Afr J Emerg Med. 2014. 4 (3): 158–63. http://dx.doi.org/10.1016/j.afjem.2014.07.004
- Calvello EJB, Theodosis C. Опасная лихорадка в отделении неотложной помощи. Emerg Med Clin North Am. 2013 ноябрь; 31 (4): xv – xvi.http://dx.doi.org/10.1016/j.emc.2013.09.006 pmid: 24176483
- Leigh B., Kandeh HBS, Kanu MS, Kuteh M, Palmer IS, Daoh KS и др .; Команда PMM Фритауна / Макени. Улучшение неотложной акушерской помощи в районной больнице Макени, Сьерра-Леоне. Int J Gynaecol Obstet. 1997, ноябрь; 59 Приложение 2: S55–65. http://dx.doi.org/10.1016/S0020-7292(97)00148-3 pmid: 9389614
- Broccoli M, Calvello EJB, Twomey M, Wachira B, Wallis LA. 203 представления об оказании неотложной помощи на уровне сообществ в сообществах, не имеющих формализованных систем экстренной медицины.Ann Emerg Med. 2014 окт; 64 (4) Suppl: S73–4. http://dx.doi.org/10.1016/j.annemergmed.2014.07.230
- Нирула Р., Майер Р., Мур Э., Сперри Дж., Джентилелло Л. Зачерпните и бегите в травматологический центр или оставайтесь и играйте в местной больнице: влияние перевода из больницы на смертность. J Trauma. 2010 сентябрь; 69 (3): 595–9, обсуждение 599–601. http://dx.doi.org/10.1097/TA.0b013e3181ee6e32 pmid: 20838131
- Mold-Millman NK, Naidoo R, de Vries S, Stein C, Wallis LA. Консенсусная конференция AFEM, 2013 г.Консенсусный документ рабочей группы внебольничной неотложной помощи AFEM: продвижение внебольничной неотложной помощи в Африке — пропаганда и развитие. Afr J Emerg Med. 2014; 4 (2): 90–5. http://dx.doi.org/10.1016/j.afjem.2014.02.001
- Эдсон В., Буркхальтер Б., Харви С., Букар М., Джибрина С., Гермида Дж. И др. Исследования безопасного материнства — своевременность оказания стационарной помощи при неотложных акушерских ситуациях: результаты из Бенина, Эквадора, Ямайки и Руанды. Вашингтон: Агентство международного развития США; 2006 г.
- Ламберт Л.Дж., Браун К.А., Бутройд Л.Дж., Сигал Э., Мэйр С., Куз С. и др. Перевод пациентов с инфарктом миокарда с подъемом сегмента ST для первичного чрескожного коронарного вмешательства: оценка задержек «от двери к двери» в первой больнице в масштабах области. Тираж. 2014 июн 24; 129 (25): 2653–60. http://dx.doi.org/10.1161/CIRCULATIONAHA.113.007130 pmid: 24744277
- Ифенне Д., Эссьен Э., Гольджи Н., Сабиту К., Алти-Муазу М., Муса А. и др. Повышение качества акушерской помощи в учебной больнице, Зария, Нигерия.Int J Gynaecol Obstet. 1997 ноя; 59 Приложение 2: S37–46. http://dx.doi.org/10.1016/S0020-7292(97)00146-X pmid: 9389612
- Gaieski DF, Mikkelsen ME, Band RA, Pines JM, Massone R, Furia FF и др. Влияние времени на антибиотики на выживаемость у пациентов с тяжелым сепсисом или септическим шоком, у которых ранняя целенаправленная терапия была начата в отделении неотложной помощи. Crit Care Med. 2010 апр; 38 (4): 1045–53. http://dx.doi.org/10.1097/CCM.0b013e3181cc4824 pmid: 20048677
- Робисон Дж. А., Ахмад З. П., Носек, Калифорния, Дюран С., Наматанга А., Милази Р. и др.Снижение детской больничной смертности после вмешательства по улучшению неотложной помощи в Лилонгве, Малави. Педиатрия. 2012 сентябрь; 130 (3): 676–682. http://dx.doi.org/10.1371/journal.pone.0043639 pmid: 22928008
- Gavidia R, Fuentes SL, Vasquez R, Bonilla M, Ethier M-C, Diorio C и др. Низкий социально-экономический статус связан с длительным сроком проведения обследования и лечения, сепсисом и инфекционной смертью при детской лихорадке в Сальвадоре. PLoS ONE. 2012; 7 (8): e43639. http://dx.doi.org/10.1371 / journal.pone.0043639 pmid: 22928008
- Bailey P, Lobis S, Maine D, Fortney JA. Мониторинг неотложной акушерской помощи: справочник. Женева: Всемирная организация здравоохранения; 2009.
- Саиду Р., Август Э.М., Алио А.П., Салиху Х.М., Сака М.Дж., Джимо AAG. Оценка основных услуг по охране материнского здоровья в штате Квара, Нигерия. Afr J Reprod Health. 2013 Март; 17 (1): 41–8. pmid: 24069733
- Редди К.С., Хантер Диджей. Незаразная болезнь. N Engl J Med. 2013 26 декабря; 369 (26): 2563.pmid: 24369084
- Паша О., МакКлюр Е.М., Райт Л.Л., Салим С., Гоудар С.С., Чомба Э. и др .; Следователи EMONC Trial. Комбинированный подход на уровне сообщества и учреждения для улучшения исходов беременности в условиях ограниченных ресурсов: кластерное рандомизированное исследование Глобальной сети. BMC Med. 2013; 11 (1): 215. http://dx.doi.org/10.1186/1741-7015-11-215 pmid: 240
- Соуза Дж. П., Гюльмезоглу А. М., Фогель Дж., Карроли Дж., Лумбиганон П., Куреши З. и др. Выход за рамки основных вмешательств по снижению материнской смертности (Многострановое исследование ВОЗ по охране здоровья матерей и новорожденных): кросс-секционное исследование.Ланцет. 2013 18 мая; 381 (9879): 1747–55. http://dx.doi.org/10.1016/S0140-6736(13)60686-8 pmid: 23683641
- Dickson KE, Simen-Kapeu A, Kinney MV, Huicho L, Vesel L, Lackritz E, et al .; Lancet Every Newborn Study Group. Каждый новорожденный: узкие места в системах здравоохранения и стратегии по ускорению масштабирования в странах. Ланцет. 2014 2 августа; 384 (9941): 438–54. http://dx.doi.org/10.1016/S0140-6736(14)60582-1 pmid: 24853600
- Джейкоб С.Т., Банура П., Баэтен Дж.М., Мур С.К., Мея Д., Накиинги Л. и др.; Содействие вмешательствам с ограниченными ресурсами для лечения сепсиса в Исследовательской группе Уганды. Влияние раннего контролируемого лечения на выживаемость госпитализированных взрослых пациентов из Уганды с тяжелым сепсисом: проспективное интервенционное исследование. Crit Care Med. 2012 июл; 40 (7): 2050–8. http://dx.doi.org/10.1097/CCM.0b013e31824e65d7 pmid: 22564958
- Ersdal HL, Mduma E, Svensen E, Perlman JM. Раннее начало основных реанимационных мероприятий, включая вентиляцию с помощью маски, может снизить смертность, связанную с асфиксией при рождении, в странах с низким уровнем дохода: проспективное описательное обсервационное исследование.Реанимация. Июль 2012 г .; 83 (7): 869–73. http://dx.doi.org/10.1016/j.resuscitation.2011.12.011 pmid: 22198423
- Оценка и лечение неотложной помощи: руководство для участников Женева: Всемирная организация здравоохранения; 2005.
План сестринского ухода, диагностика, вмешательства Гипертермия, лихорадка, высокая температура
Этот план сестринского ухода и диагноз с медсестринскими вмешательствами предназначен для следующих состояний: гипертермия, лихорадка, высокая температура
Что такое планы сестринского ухода? Как разработать план ухода за больными? Какую книгу плана сестринского ухода вы рекомендуете, чтобы помочь вам разработать план сестринского ухода?
Этот план обслуживания приведен для того, чтобы дать пример того, как медсестра (LPN или RN) может планировать лечение пациента с такими состояниями.
Важная информация: помните, что эти планы обслуживания приведены только для примера / образовательных целей, и некоторые из этих видов лечения могут со временем измениться. Не лечите пациента на основании этого плана ухода.
Планы обслуживания
часто разрабатываются в разных форматах. Форматирование не всегда важно, и формат плана ухода может отличаться в зависимости от школы медсестер или медицинского учреждения. Некоторые больницы могут отображать информацию в цифровом формате или использовать готовые шаблоны.Самая важная часть плана ухода — это его содержание, поскольку это основа, на которой вы будете основывать свое лечение.
План сестринского ухода при гипертермии, лихорадке, высокой температуре
Если вы хотите просмотреть видеоурок о том, как составить план ухода в школе медсестер, просмотрите видео ниже. В противном случае прокрутите вниз, чтобы просмотреть этот завершенный план обслуживания.
Сценарий:
В отделение неотложной помощи поступает мужчина 86 лет.Пациент апатичен, но достаточно внимателен, чтобы рассказать историю своего здоровья и причину обращения в скорую помощь. Pt заявляет, что за последнюю неделю он очень ослабел и не может дойти до своего почтового ящика, потому что очень устал. С ним дочка. По словам дочери, пациент живет один, его жена скончалась 6 месяцев назад. Жизненно важные функции: ЧСС 100 обычное, АД 135/78, температура 102,4 (перорально) и насыщение кислородом 95% на воздухе помещения. Pt также сообщает вам, что из-за тошноты он не может сдерживать еду или воду.При оценке вы отмечаете, что пациент выглядит обезвоженным. Тургор кожи Pt превышает 5 секунд. Результаты лабораторных исследований: WBC 19,3, UA (анализ мочи) Лейкоцит-эстераза большая и бактерии 5-10, WBC слишком много для подсчета, скрининг на грипп отрицательный.
Медсестринский диагноз:
Гипертермия, связанная с инфекцией, о чем свидетельствует температура 102,4 орально, потеря аппетита, слабость и обезвоживание. Субъективные данные:
Pt утверждает, что он очень ослаб на прошлой неделе и не может дойти до своего почтового ящика, потому что он очень устал.По словам дочери, пациент живет один, его жена скончалась 6 месяцев назад. Pt также сообщает вам, что из-за тошноты он не может сдерживать еду или воду. Объективные данные:
Пациент вялый, но достаточно внимателен, чтобы рассказать историю своего здоровья и причину обращения в скорую помощь. С ним дочка. Жизненно важные функции: ЧСС 100 обычное, АД 135/78, температура 102,4 (перорально) и насыщение кислородом 95% на воздухе помещения.При оценке вы отмечаете, что пациент выглядит обезвоженным. Тургор кожи Pt превышает 5 секунд. Результаты лабораторных исследований: WBC 19,3, UA (анализ мочи) Лейкоцит-эстераза большая и бактерии 5-10, WBC слишком много для подсчета, скрининг на грипп отрицательный.
Выходы по уходу:
-Температура Pt будет в пределах 97,8-98,6 в течение 24 часов после госпитализации. -Тургор кожи Pt будет менее 5 секунд в течение 24 часов после госпитализации. -Pt сообщит об увеличении энергии в течение 72 часов после госпитализации.
Медсестринское вмешательство:
— Медсестра будет каждые четыре часа оценивать температуру полости рта пациента и сообщать врачу о любых температурах, превышающих 100,4. — Медсестра будет вводить пациенту назначенные жаропонижающие средства при температуре выше 100,4 в соответствии с назначением врача. — Медсестра будет поощрять и предлагать пациенту пить жидкость каждые два часа.
— Медсестра попросит пациента оценить его уровень энергии по шкале от 1 до 10, где 10 — самый высокий уровень энергии в течение 72 часов после госпитализации.
Гиперпирексия: причины, симптомы и лечение
Гиперпирексия — это еще один термин, обозначающий очень высокую температуру. Медицинский критерий гиперпирексии — это когда у человека температура тела выше 106,7 ° F или 41,5 ° C.
Некоторые врачи снижают критерий гиперпирексии, чтобы включить всех, у кого температура тела составляет 106,1 ° F или 41,1 ° C и выше.
Лихорадка, в том числе очень высокая температура, никогда не является болезнью сама по себе или причиной болезней.Вместо этого они являются симптомами других проблем, таких как инфекция или травма. Большинство случаев лихорадки вызывают вирусные или бактериальные инфекции. Однако при гиперпирексии это не всегда так.
Гиперпирексия — это неотложная ситуация, требующая немедленной помощи медицинского работника.
Краткие сведения о гиперпирексии:
- К вирусам, которые могут вызывать гиперпирексию, относятся энтеровирусная инфекция, розеола, рубеола и малярия.
- Гиперпирексия связана с температурой тела более 106.7 ° F или 41,5 ° C.
- Обычно лечение гиперпирексии направлено на лечение основного заболевания, если оно существует.
- Перспективы гиперпирексии зависят от основного состояния, вызывающего состояние очень высокой температуры.
При гиперпирексии и большинстве других случаев лихорадки мозг приказывает телу поднять базовую температуру выше нормы. Тело реагирует на сообщения мозга и поднимает температуру до нового базового уровня. Эта реакция обычно возникает в результате инфекции или травмы.
Гиперпирексия отличается от гипертермии, медицинского термина, обозначающего неконтролируемое повышение температуры тела из-за избыточного количества выделяемого телом тепла.
При гипертермии мозг не регулирует повышение температуры, как при других лихорадках. Скорее, тело не может справиться с теплом, вызванным экологическими причинами, и поэтому оно перегревается.
Случаи теплового удара связаны с гипертермией, а не с гиперпирексией.
Обычно случаи гиперпирексии связаны с вирусными или бактериальными инфекциями.Некоторые другие причины включают следующие:
Внутричерепное кровоизлияние
В некоторых случаях кровотечение в мозгу, известное как внутричерепное кровоизлияние, вызывает гиперпирексию. Несчастные случаи или другие травмы и инсульты являются наиболее вероятной причиной внутричерепного кровоизлияния. Кровотечение в головном мозге может повлиять на область мозга, называемую гипоталамусом, которая отвечает за регулирование температуры тела.
Сепсис
В редких случаях гиперпирексия может быть результатом сепсиса.Сепсис — это потенциально опасная для жизни реакция на инфекцию, вызванную иммунной системой. Подавляющая реакция иммунной системы попадает в кровь, что может вызвать повреждение или отказ органов.
Анестезия
Люди могут испытывать гиперпирексию из-за прямого побочного эффекта общей анестезии, возникающего при наличии основного заболевания мышц. В этих случаях у человека под наркозом быстро повышается температура, что требует от врачей корректировок, чтобы снова понизить температуру тела.
Гиперпирексия у детей
Синдром или заболевание Кавасаки является потенциальной причиной гиперпирексии, особенно у детей. Синдром Кавасаки вызывает воспаление артерий среднего размера по всему телу. Одним из признаков болезни Кавасаки является высокая температура, которая при отсутствии лечения может привести к гиперпирексии.
Симптомы гиперпирексии варьируются от человека к человеку в зависимости от того, как долго длится состояние и ухудшается ли оно. Ранние симптомы могут включать:
- повышенная жажда
- сильное потоотделение
- головокружение
- мышечные спазмы
- усталость и слабость
- тошнота
- головокружение
По мере того, как высокая температура сохраняется или ухудшается, степень тяжести симптомы могут усиливаться.Эта ситуация может привести к:
- головной боли
- суженным зрачкам
- легкой путанице
- бледной, влажной и прохладной коже
- рвоте или расстройству желудка
- снижению мочеиспускания или невозможности мочеиспускания
При длительных периодах повышения температуры при температуре выше 106,1 ° F могут возникнуть следующие симптомы:
- крайняя спутанность сознания
- потеря сознания
- учащенное, поверхностное дыхание
- сухая, горячая и красная кожа
- слабый, быстрый пульс
- расширенные зрачки
- судороги
При лихорадке выше 106 необходимо обратиться за лечением.1 ° F, чтобы предотвратить серьезные долгосрочные осложнения или смерть.
Поскольку гиперпирексия вызвана другим заболеванием, лечение последнего обычно вызывает снижение температуры тела.
Когда температура тела начинает достигать 106,1 ° F и выше, может потребоваться лечение как самой лихорадки, так и основной причины. Непосредственное лечение гиперпирексии может включать:
- прохладную ванну или холодные влажные губки, нанесенные на кожу
- жидкое увлажнение через в / в или питье
- жаропонижающих препаратов, таких как дантролен
В случаях злокачественной гиперпирексии, вызванной от общей анестезии врачам нужно будет принять меры для снижения температуры пациента.
Диагностика гиперпирексии проводится с помощью термометра. Если показание превышает 106,1 ° F, у человека наблюдаются симптомы гиперпирексии.
Поскольку гиперпирексия сама по себе не является диагнозом, а лишь симптомом более серьезной проблемы, поиск первопричины высокой температуры является более важным и часто более сложным.
Врач оценит физическое состояние человека и проведет анализы, чтобы исключить более частые причины высокой температуры. Эти тесты могут включать в себя следующее:
- анализ крови для проверки признаков инфекции
- исследования изображений мозга для выявления внутричерепного кровоизлияния
Дальнейшие анализы во многом будут зависеть от любых других симптомов, имеющихся у человека.
Если не лечить лихорадку и температура человека снижается до безопасного уровня, гиперпирексия может вызвать необратимое повреждение мозга или смерть.
Однако в большинстве случаев правильное лечение может безопасно снизить температуру, давая врачам время для диагностики и лечения основной причины гиперпирексии.
DKA и HHS — Неотложная помощь детям
Этот документ представляет собой клиническое руководство для всего персонала, занимающегося уходом и ведением ребенка или подростка с диабетическим кетоацидозом (DKA) и гиперосмолярным гипергликемическим состоянием (HHS), обращающимся в отделение неотложной помощи (ED) в Квинсленде.
Это руководство было разработано старшими врачами-терапевтами и педиатрами по всему Квинсленду при участии эндокринологов, отделений интенсивной терапии и аптек Детской больницы Квинсленда, Брисбен. Он был одобрен для использования по всему штату Рабочей группой по неотложной помощи детям Квинсленда в партнерстве со Стратегической консультативной группой Департамента неотложной помощи Квинсленда и Отделом улучшения здравоохранения, Clinical Excellence Queensland.
Диабетический кетоацидоз (ДКА)
DKA — это нарушение обмена веществ и основная причина заболеваемости и смертности у детей и подростков с диабетом 1 типа.Это вызвано снижением эффективного циркулирующего инсулина, резистентностью к инсулину и увеличением производства контррегулирующих гормонов. 1,2 Возникающее в результате повышенное производство глюкозы в печени и почках и нарушение периферической утилизации глюкозы вызывают гипергликемию и гиперосмоляльность. Кроме того, усиление липолиза с перепроизводством кетонов приводит к кетонемии и метаболическому ацидозу. Гипергликемия и ацидоз вызывают осмотический диурез, обезвоживание и облигатную потерю электролитов.
Дети могут поступить с ДКА в любом возрасте, с диагнозом диабета 1 типа или без него. ДКА также может возникать при впервые диагностированном диабете 2 типа. Редко у пациентов с диагнозом диабет может быть симптоматический кетоацидоз без повышения уровня глюкозы в крови.
Лечение эпизода DKA не завершено, пока не будет предпринята попытка определить и устранить причину. ДКА без предшествующего фебрильного заболевания или гастроэнтерита у пациента с известным диабетом почти всегда является результатом психосоциальных проблем и неадекватного введения инсулина.
Отек мозга — редкое, но разрушительное осложнение диабета, встречающееся примерно у 1% детей с ДКА. Это обычно описывается как внезапное начало быстро прогрессирующего неврологического ухудшения, включая измененный / колеблющийся уровень сознания, головную боль, рвоту, брадикардию, гипертонию, паралич черепных нервов и неправильную позу.
Клинический отек головного мозга может возникнуть в любое время, но чаще всего через 4–12 часов после начала лечения.
Факторы риска отека головного мозга
- Новое начало сахарного диабета 1 типа
- Повышенный уровень мочевины в сыворотке
- сильное обезвоживание
- тяжелый ДКА (pH ниже или равный 7,1)
- нижний уровень бикарбоната
- возраст до пяти лет
- пониженный уровень сознания
Гипергликемическое гиперосмолярное состояние (ГГС)
HHS — это состояние крайней гипергликемии (и, следовательно, гиперосмоляльности) без кетоза, которое обычно, но не исключительно, наблюдается при диабете 2 типа.Это также может произойти при диабете новорожденных и диабете 1 типа у детей и подростков с интеллектуальными нарушениями, которые не могут указать на жажду. У молодых людей он встречается гораздо реже, чем ДКА, но он растет по мере увеличения заболеваемости диабетом 2 типа.
Полиурию и полидипсию можно не распознать, и особенно при высоких температурах может наблюдаться сильное обезвоживание, потеря жидкости и нарушение электролитов. Обезвоживание может быть трудным для клинической оценки, и гиперосмоляльность изначально сохраняет внутрисосудистый объем.Первоначальное лечение может вызвать выход жидкости из внутрисосудистого отсека и шок. Для увеличения внутрисосудистого и внесосудистого объема, восстановления нормальной почечной перфузии и содействия постепенному снижению скорректированной концентрации натрия в сыворотке и осмоляльности требуется более агрессивная замена жидкости, чем при ДКА.
Осложнения HHS
- Венозная тромбоэмболия, связанная с центральными венозными катетерами
- рабдомиолиз, вторичный по отношению к гипофосфатемии (приводящий к повреждению почек)
- Злокачественная гипертермия (редко)
DKA Диагностика
Требуется ВСЕ из следующего:
- гипергликемия (ГКК более 11 ммоль / л)
- венозный pH менее 7.3 и / или HCO3 менее 15 ммоль / л
- умеренная / большая кетонемия / кетонурия
Легкая Умеренное Тяжелая pH от 7,2 до 7,3
или HCO3 менее 15 ммоль / лpH от 7,1 до 7,2
или HCO3 менее 10 ммоль / лpH менее 7,1
или HCO3 менее 5 ммоль / лОбразец Метод испытания Низкое / маленькое Умеренное Высокий / Большой Кровь Прикроватный счетчик Abott Меньше 0.6 ммоль / л от 0,6 до менее 1,5 ммоль / л Больше или равно 1,5 ммоль / л Моча Бренд Bayer
Keto-Diastix0 ммоль / л от 0,5 до менее 1,5 ммоль / л Больше или равно 1,5 ммоль / л Марка Акку-чек
Кето-Диабур-Тест 5000Отрицательный Менее 1,0 ммоль / л Больше или равно 1,0 ммоль / л Диагностика HHS
Требуется ВСЕ из следующего:
- гипергликемия (ГКК более 33.3 ммоль / л)
- венозный pH более 7,25 и / или HCO3 более 15 ммоль / л (молочная кислота может вызвать легкий ацидоз)
- малая кетонурия
- Отсутствует при легкой кетонемии менее 1,1 ммоль / л
- эффективная осмоляльность сыворотки более 320 мОсм / кг
Повышенный уровень сознания — обычное явление, но отек мозга встречается редко.
К факторам риска относятся:- ожирение
- Признаки инсулинорезистентности (черный акантоз)
- Семейный анамнез диабета 2 типа
История
История должна включать конкретную информацию о:
- полидипсия и полиурия (могут отсутствовать у детей раннего возраста)
- Энурез и / или «несчастные случаи» от недержания мочи у приученного к туалету ребенка
- Похудание и / или повышение аппетита
- рвота
- Боль в животе
- неспецифические симптомы и признаки общего недомогания
Осмотр
Медицинский осмотр должен включать оценку:
- вес
- гидратация
- дыхание (гипервентиляция — признак ацидотического дыхания)
- потенциальный отек мозга (признаки и симптомы включают головную боль, раздражительность, замедление пульса, повышение АД и снижение уровня сознания.Папиллоэдема — поздний признак)
- потенциальная инфекция, включая аппендицит, кишечную непроходимость и панкреатит
Оценка обезвоживания
Включает оценку АД, частоты пульса и объема, перфузии (время наполнения капилляров, цвет кожи, ментальность), слизистых оболочек и тургора тканей. Дефицит объема трудно точно оценить при ДКА, особенно у маленьких детей.
-
ПРЕДУПРЕЖДЕНИЕ — Дефицит объема при ДКА часто на завышен , что может привести к чрезмерной реанимации с помощью внутривенного введения жидкостей.Напротив, при HHS наблюдается значительный дефицит жидкости, и жидкостная реанимация должна быть агрессивной.
Легкая ~ 3% Умеренное ~ 5% Тяжелая ~ 8% Опасность для жизни — шок Только клинически определяемые Сухие слизистые оболочки, снижение тургора кожи Сухие слизистые оболочки, снижение тургора кожи, запавшие глаза, недостаточный отток капилляров Тяжело больной, плохая перфузия, учащенный нитевидный пульс (снижение АД — очень поздний признак) Особенности DKA
- тахипноэ, вторичное по отношению к ацидозу, может усугубить сухость слизистой оболочки полости рта 2
- Сужение сосудов из-за ацидоза может способствовать появлению холодных конечностей 2
- Катаболизм из-за дефицита инсулина может привести к потере веса
BGL (может быть неточным из-за укола пальца при нарушении кровообращения и ацидозе) Кетоны крови укола пальцем (превосходят кетоны в моче) Кетоны в моче только при отсутствии кетонов крови Мочевина и электролиты (мочевина сыворотки больше 9.0 ммоль / л может указывать на сильное обезвоживание) pH венозной крови и кислотно-щелочной статус HbA1C (для последующего анализа) Дополнительные тесты, необходимые для ребенка с впервые диагностированным диабетом, включают:
- TFT (экран щитовидной железы)
- Общий IgA и ТТГ (глютеновый скрининг)
Другие исследования, включая общий анализ крови, мочу M / C / S, рентгенографию, CSF M / C / S, мазок из зева и посев крови, могут потребоваться по рекомендации старшего врача неотложной помощи / педиатра для ребенка, страдающего гипотермией, гипотензией или рефрактерным ацидоз или лактоацидоз.
Обратите внимание, что повышенный WCC часто встречается при DKA и не обязательно указывает на сепсис.
Краткое описание действий в чрезвычайной ситуации ребенка с DKA см. В блок-схеме управления чрезвычайными ситуациями.
Неотложная помощь всегда должна включать быстрое первичное обследование с оценкой (и немедленным устранением проблем) дыхательных путей, дыхания, кровообращения и инвалидности (ABCD).
Цели лечения
ДКА характеризуется потерей воды и электролитов.Введение жидкости внутривенно перед введением инсулина приводит к значительному падению уровня глюкозы в крови, поскольку результирующее повышение скорости клубочковой фильтрации (СКФ) приводит к увеличению экскреции глюкозы с мочой. 3,4
Цели жидкостной и электролитной заместительной терапии в DKA:
- восстановление циркуляционного объема
- Восполнение дефицита натрия и воды свыше 48 часов
- Управление предсказуемым падением концентрации калия в сыворотке после начала инсулиновой терапии и начала обратного развития кетоацидоза
- Восстановление СКФ с повышенным клиренсом глюкозы и кетонов из крови
- Проведение инсулиновой терапии для нормализации уровня глюкозы в крови и подавления липолиза и кетогенеза
- предотвращение отека мозга, который может быть вызван быстрым перемещением жидкости из внеклеточной жидкости во внутриклеточную жидкость
Ведение средней и тяжелой степени DKA
Первоначальное управление
Шок при поступлении
Ребенок тяжело болен с плохой перфузией и учащенным нитевидным пульсом.Доза Хлорид натрия 0,9%, вводимый болюсом 10 мл / кг.
При необходимости повторите до максимум 20 мл / кг.Нет никаких доказательств в пользу использования коллоидов / расширителей объема вместо кристаллоидов.
Измененный уровень сознания при поступлении
Измененный уровень сознания напрямую связан со степенью ацидоза. Однако при появлении признаков повышенного ВЧД рассмотрите возможность лечения отека головного мозга (описанного ниже).Жидкости для внутривенной регидратации и инсулинотерапия
Вводные жидкости и инсулин рекомендуются для начального лечения.При необходимости применяют Ондансетрон. Другие противорвотные средства не рекомендуются из-за седативных / неврологических побочных эффектов, которые могут затруднить оценку возникновения отека мозга.
Все пациенты с ДКА средней и тяжелой степени должны изначально не принимать внутрь, за исключением льда для сосания.
Рассмотрите возможность использования назогастрального зонда при парезе желудка (рвота, вызванная немеханической задержкой опорожнения желудка, связанной с заболеванием DKA).
Жидкости для приема внутрь следует предлагать только после значительного клинического улучшения (т. Е. Уровень сахара в крови ниже 15 ммоль / л и уровень сознания улучшился при первоначальном снижении) и без рвоты. Если это происходит до завершения 48-часового периода регидратации, продолжайте пероральный прием и уменьшите количество внутривенных инфузий.
Рассчитайте замену жидкости на основе оценки обезвоживания. Просмотр калькулятора жидкости DKA (только настольный компьютер).
Требование = Техническое обслуживание + ([Дефицит — болюс жидкости уже введен] более 48 часов)
Потери с мочой не должны добавляться к начальному расчету восполнения жидкости.
Используйте 1 литр 0,9% NaCl + 40 ммоль KCl (предварительно смешанный пакет) в качестве исходной жидкости по умолчанию, если нет анурии (после катетеризации) или гиперкалиемии (более 5,5 ммоль / л). Если любой из них присутствует, используйте 0,9% NaCl в соответствии с рекомендациями специалиста.
Инсулин
Сама по себе регидратация в некоторой степени снижает уровень BGL, однако для нормализации уровня BGL и подавления липолиза и кетогенеза требуется инсулинотерапия. При умеренном и тяжелом ДКА требуется инсулин внутривенно.
Для внутривенного введения инсулина следует использовать только инсулины короткого действия (примеры включают, но не ограничиваются ими, Актрапид или Хумулин R). Набор для инфузии инсулина следует менять каждые 24 часа, поскольку инсулин может денатурировать.
Если у пациента, находящегося на инсулиновой помпе, обнаружен ДКА, помпу следует остановить и сделать предположение о наличии проблемы с помпой. Перезапуск помпы следует запускать только по рекомендации детского эндокринолога или местного аналога с новым местом и новым набором.
Доза инсулина короткого действия Идеальная доза для непрерывной внутривенной инфузии инсулина составляет 0,1 единиц / кг / час. Обратитесь за консультацией к специалисту по дозированию для пациентов с ожирением. Возможно, будет разумно основывать инфузию инсулина на идеальной массе тела.
Нет данных, подтверждающих начальную инфузионную дозу 0,05 единиц / кг / час. 5 , однако ее можно рассматривать у младенцев и при очень тяжелом ДКА.
При использовании шприцевого насоса:
Добавьте 50 единиц (0.5 мл) до 49,5 мл 0,9% хлорида натрия в шприце. [Концентрация инсулина = 1 Ед / мл]. Инфузия должна подаваться шприцевым насосом в боковой рукав линии для внутривенного вливания.Если шприцевой насос отсутствует:
Добавьте 50 единиц (0,5 мл) в мешок объемом 500 мл с 0,9% хлорида натрия. [Концентрация инсулина = 0,1 Ед / мл]
Инфузия должна быть доставлена с помощью объемного насоса в боковой рукав IV линии. Если это недоступно, может потребоваться отдельный участок для внутривенных вливаний для низких скоростей инфузии.Мониторинг Все дети, получающие инсулин внутривенно, должны иметь почасовые BGL. Текущее управление
Обратитесь к блок-схеме текущего лечения, чтобы получить краткое описание текущего лечения ребенка с умеренным и тяжелым ДКА.
Если ацидоз не улучшается или уровень глюкозы в крови повышается, рассмотрите инсулиновую ошибку, неадекватную реанимацию или альтернативный диагноз, включая сепсис, передозировку наркотиков (например, салицилат, другие отпускаемые по рецепту или рекреационные препараты) или гиперхлоремический ацидоз.
BGL Жидкости Инсулин - BGL часто быстро падает из-за регидратации.
- Нет доказательств в пользу практики добавления глюкозы для защиты от отека мозга. 6
- Добавляйте глюкозу только в том случае, если уровень глюкозы в крови меньше или равен 15 ммоль / л (см. Ниже).
- Добавьте глюкозу 5% в пакет с внутривенным введением хлорида натрия 0,9% + хлорида калия 40 ммоль (необходимо смешать на месте), чтобы предотвратить гипогликемию.
- НЕ снижать ставку.
- В идеале доза инсулина должна поддерживаться на уровне 0,1 единиц / кг / час, чтобы отключить кетогенез.
- Повысьте концентрацию глюкозы до хлорида натрия 0,9% + глюкозы 10% + хлорида калия 40 ммоль.
- При смешивании раствора обратитесь за советом к специалисту, так как некоторые смеси обладают значительной гипонатриемией и могут способствовать отеку мозга.
- Наблюдать за местными реакциями, так как раствор является гипертоническим.
- Уменьшайте скорость, только если уровень глюкозы в крови остается ниже целевого диапазона, несмотря на добавление глюкозы.
- Обратите внимание, что проблемы с гипогликемией могут возникнуть в случае неправильного расчета дозы инсулина. Рассмотрите возможность повторного приготовления инфузии инсулина и ее повторения.
- Введите болюс из 2 мл / кг глюкозы 10% в течение трех минут.
- Убедитесь, что в текущей жидкости содержится 5% глюкозы и 10% глюкозы.
- Временно уменьшить на 50% и обратиться за неотложной педиатрической эндокринной помощью / консультацией по интенсивной терапии.
- НЕ останавливайте инфузию.
- Для прекращения инфузии инсулина требуется ~ 20 минут, чтобы проявился клинический эффект, поэтому он не поможет при острой гипогликемии.
- Во время инфузии глюкозы необходимо постоянное введение инсулина, 5 , поскольку инсулин необходим для отключения выработки кетонов.
Учет электролитов при внутривенном введении жидкости
Замещение натрия и осмоляльность
Коррекция дегидратации и электролитных нарушений должна происходить в течение 72 часов.
Гипотонические растворы могут быть связаны с повышенным внутричерепным давлением (ВЧД).
Замещение калия
Планируйте прогнозируемое падение концентрации калия в сыворотке после начала инсулиновой терапии и начала обратного развития кетоацидоза. Уровни калия в сыворотке крови при ДКА на момент обследования не являются надежным показателем общих запасов калия в организме. Калий в сыворотке крови может быть пониженным, нормальным или повышенным во время презентации. Введение инсулина и коррекция ацидоза будет возвращать калий в клетки, снижая уровень калия в сыворотке крови.Максимальная концентрация калия должна быть 40 ммоль / л.Не превышайте максимальную скорость инфузии калия 0,3 ммоль / кг / час без консультации.
Замещение калия следует продолжать на протяжении всей внутривенной инфузионной терапии.
Проверяйте измерения калия каждые два часа (iStat, газы крови или формальные U&E). Все пациенты с ДКА должны находиться под кардиомонитором во время пребывания в ЭД, чтобы предупреждать врачей об аритмии и изменениях ЭКГ / зубца T.
- Гипокалиемия вызывает выравнивание зубца T.Если возникает гипокалиемия, временно уменьшите скорость инфузии инсулина на 50% и обсудите с педиатрической клиникой центральный доступ и повышенное восполнение калия.
- Пик зубца T может быть признаком гиперкалиемии у пациента с преренальной недостаточностью. Проверьте венозный уровень калия и, при необходимости, уменьшите восполнение калия до тех пор, пока не появится хороший диурез (более или равный 1 мл / кг / час) и уровень калия не упадет до верхней границы нормального диапазона. Уменьшение замещения калия осуществляется путем замены жидкости на 0.9% NaCl с 20 ммоль / л KCl, который доступен в виде пакета с предварительным смешиванием.
Замещение бикарбоната
Тяжелый ацидоз обычно обратим при введении жидкости и инсулина. Единственная цель бикарбонатов — улучшить сократительную способность сердца при тяжелом шоке.Разрешение ацидоза
Доза инсулина должна оставаться на уровне 0,1 единиц / кг / час по крайней мере до разрешения ацидоза (pH более 7,3, HCO3 более 15 ммоль / л) и / или закрытия анионной щели.Поскольку разрешение кетоза занимает гораздо больше времени, сам по себе кетоз не задерживает переход на подкожный инсулин.
Обратитесь за консультацией к специалисту по переходу на подкожный инсулин, если произошло все следующее:
- разрешение ацидоза
- Клиническое улучшение и отсутствие рвоты
- переносимость жидкостей полости рта
Инфузия инсулина внутривенно должна продолжаться в течение одного часа после введения инсулина п / к.
Клинико-лабораторный мониторинг
См. «Заказ подкожного инсулина штата Квинсленд» и форму записи уровня глюкозы в крови (только QH).
Наблюдение, описанное ниже, следует продолжать, пока ребенок не выздоровеет.
Показатели жизнедеятельности (HR, RR, BP) в час Температура 2-4 -е ежечасно или ежечасно при лихорадке Капилляр (укол) в час - Кетоны крови помогают в определении разрешения ДКА.
- Прикроватный глюкометр (бренд Abbott), показывающий более 4 ммоль / л, менее точен.
- НЕ используйте только кетоны крови или мочи в качестве индикатора изменения режима жидкости или инсулина. Оцените ребенка в целом.
Лабораторная кровь: - Глюкоза венозная
- Газы крови
- U & Es
- Гематокрит
2-4 th ежечасно
Рассмотрите возможность ежечасного мониторинга электролитов при тяжелом ДКА.- Методы измерения капиллярной глюкозы могут быть неточными при плохом периферическом кровообращении или ацидозе.
- Рассмотрите вариант использования канюли для в / в повторного взятия крови. Линия IA может понадобиться некоторым тяжелобольным пациентам, находящимся в PICU / ICU
.
Строгий баланс жидкости в час - Смотри внимательно на полиурию
- Рассмотрите возможность установки мочевого катетера при нарушении уровня сознания.
- У детей, не приученных к пользованию туалетом, подгузники следует взвешивать, чтобы обеспечить точный баланс жидкости
Неврологические наблюдения Ежечасно, если высокий риск Группы с высоким риском отека мозга см. Ниже. Мониторинг ЭКГ непрерывный Оценить зубцы T на предмет гиперкалиемии или гипокалиемии Анализ мочи на кетоны До отрицательного Требуется только при отсутствии кетонов крови Вес При поступлении и ежедневно Лечение отека головного мозга
Когда подозревать отек головного мозга
Предупреждающие знаки и симптомы:
- головная боль
- несоответствующее замедление пульса
- рецидив рвоты
- Изменение неврологического статуса (возбужденное состояние, раздражительность, повышенная сонливость, недержание мочи)
- специфические неврологические признаки (например, паралич черепных нервов, реакция зрачков)
- подъемник БП
- снижение насыщения кислородом
Биохимические красные флажки:
- быстрое падение расчетной осмолярности с лечением (обычно уровень натрия в сыворотке повышается по мере падения глюкозы, что приводит к относительно стабильной расчетной осмолярности)
- Развитие гипонатриемии во время терапии или быстрое падение натрия
- натрий исходный в диапазоне гипернатриемии
Немедленное лечение отека головного мозга
- Поднимите изголовье кровати на 20 0
- подавать кислород с высокой скоростью потока через маску без обратного дыхания с резервуаром
- уменьшить скорость введения жидкости согласно рекомендации специалиста
- вводят маннитол или гипертонический раствор 3% внутривенно пациентам с признаками отека мозга перед угрозой дыхательной недостаточности 6
- рассматривает интубацию и вентиляцию легких.Стремитесь к CO2 35-40 мм рт. В ретроспективных исследованиях отека мозга, связанного с ДКА, агрессивная гипервентиляция была связана с плохим исходом 7
Хлорид натрия 3%
(гипертонический солевой раствор 3%) (IV)3 мл / кг / доза (1–5 мл / кг / доза) в течение 10-15 минут
3 мл / кг, как ожидается, увеличит содержание натрия в плазме примерно на 2-3 ммоль / лРиски Rebound ICP
Миелиноз центрального моста
Субарахноидальное кровоизлияние
Почечная недостаточностьМаннит (IV) 0.25-0,5 г / кг за 10-15 минут
Более высокие дозы, например, 1 г / кг, могут применяться по рекомендации старшего.Риски Гипотония
Гиперосмоляльность
Повышение уровня ВЧД
Почечная недостаточность
ЭкстравазацияУправление легкой ДКА
Следующее лечение рекомендуется ребенку, который соответствует ВСЕМ следующим критериям:
- клинически хорошо (показатели жизнедеятельности стабильные, GCS в норме)
- переносимость жидкостей полости рта и нормальной перфузии
- обезвоживание менее 5%
- pH в пределах 7.2 и 7.3
Инсулин
Инсулин короткого действия
(Актрапид или Хумулин R)
OR
Аналог инсулина ультракороткого действия
(Хумалог [лиспро] или НовоРапид [аспарт])0,1–0,2 единицы / кг каждые четыре-шесть часов в зависимости от реакции. Для детей младше 5 лет может использоваться меньшая доза 0,05 единиц / кг. Если уровень глюкозы в крови остается повышенным, следующая доза — 0.05 единиц / кг можно вводить через 2–3 часа.
Клинический мониторинг
См. «Заказ подкожного инсулина штата Квинсленд DKA и форму записи уровня глюкозы в крови».
Клиническая переоценка ребенка через частые промежутки времени является обязательной.
Показатели жизнедеятельности (HR, RR) в час Температура и АД 4 th ежечасно (или ежечасная температура, если лихорадка) Капилляр (укол) BGL Standard BGL (до еды и в 2 часа ночи) Строгий баланс жидкости в час Неврологические наблюдения Почасовая — если иное не рекомендовано эндокринологом / лечащим педиатром. Оценка и ведение неотложной помощи всегда должны включать быстрое первичное обследование с оценкой и лечением дыхательных путей, дыхания, кровообращения и инвалидности (ABCD).
Удар при презентации
Пациент тяжело болен с плохой перфузией и учащенным нитевидным пульсом. Встречается чаще, чем при ДКА.
Доза болюса Хлорид натрия 0,9%, вводимый болюсом 20 мл / кг.
При необходимости повторите болюсы для обратного разряда.Жидкости для внутривенной регидратации
Допустим, что дефицит жидкости 12-15% является отправной точкой для пациентов с HHS.
Потребность в жидкости = Техническое обслуживание + (Дефицит — вводится в течение 48 часов) + Потери с мочой
Используйте 0,9% NaCl + 40 ммоль KCl (предварительно смешанный мешок) в качестве исходной жидкости по умолчанию, если:
- Калий больше 5,5 ммоль / л
- Почечная функция нарушена
- Пациентка анурическая
Если любой из этих трех присутствует, используйте 0.9% NaCl без добавления KCl в качестве исходной жидкости и обратитесь за срочной консультацией.
Заменить потерю мочи 0,45% NaCl.
Замена жидкости сама по себе снизит уровень глюкозы на 4-5 ммоль / час (измерять ежечасно). Если уровень падает быстрее, специалист по интенсивной терапии рассмотрит возможность добавления глюкозы в пакет, однако это следует делать только по рекомендации интенсивной терапии.
Начальный инсулин 0,025–0,05 ед / кг / час ТОЛЬКО КОГДА BGL не падает только при регидратации. Титровать до снижения уровня глюкозы в крови не более чем на 3-4 ммоль / час.
Точный баланс жидкости имеет решающее значение для первоначального и текущего управления. Рекомендуется установка мочевого катетера или строгий баланс жидкости с взвешиванием подгузников или измерением всего выделенного объема.
Осложнения HHS
Венозная тромбоэмболия Рассмотреть возможность профилактики у пациента с центральным венозным катетером Рабдомиолиз, вторичный по отношению к гипофосфатемии Измеряйте уровни фосфатов, кальция, магния и креатининкиназы каждые два часа. - При гипофосфатемических состояниях заменить фосфат в виде внутривенной смеси фосфата калия / хлорида калия 0,2-0,5 ммоль / кг в течение 24 часов, если менее 0,5 ммоль / л
- При гипомагниемии заменить магний хлоридом магния 25-50 мг / кг / доза на 4 дозы (вводимые каждые 6 часов)
Злокачественная гипертермия Встречается редко. Обсудите с критически важным. Может потребоваться дантролен. Клиницисты могут обратиться в указанные ниже службы, если в соответствии с местной практикой требуется эскалация помощи за пределами старших клиницистов в ED.Перевод рекомендуется, если ребенку требуется более высокий уровень ухода.
-
Ребенок в критическом состоянии или быстро ухудшающийся
Включает детей со следующими (в качестве ориентира) - ДКА и любой из:
- Разряд, требующий двух или более болюсов жидкости
- подозрение на отек головного мозга (сильная головная боль или неврологическое ухудшение)
- возраст до 5 лет
- pH <7.15 продолжаются в течение первых двух часов после обращения, несмотря на лечение
- физиологических триггеров в зависимости от возраста (см. Ниже)
- любой ребенок с HHS
Менее 1 года 1-4 года 5-11 лет Более 12 лет • RR> 50
• HR <90 или> 170
• sBP <65
• SpO2 <93% в кислороде или <85% в воздухе
• GCS ≤12• RR> 40
• HR <80 или> 160
• sBP <70
• SpO2 <93% в кислороде или <85% в воздухе
• GCS ≤12• RR> 40
• HR <70 или> 150
• sBP <75
• SpO2 <93% в кислороде или <85% в воздухе
• GCS ≤12• RR> 30
• HR <50 или> 130
• sBP <85
• SpO2 <93% в кислороде или <85% в воздухе
• GCS ≤12Причина обращения К кому обращаться Для немедленной помощи на месте, включая обеспечение проходимости дыхательных путей Самые высокопоставленные ресурсы, доступные на месте в то время, согласно местной практике.
Опции могут включать:- педиатрическая реанимация
- интенсивная терапия
- анестетики
- педиатрия
- Старший врач (или аналогичный)
Педиатрическая реанимация и эндокринные консультации и помощь на месте или через поисковую службу Квинсленда (RSQ).
Если на месте нет педиатрической службы интенсивной терапии, обратитесь в RSQ по телефону 1300 799 127 :- для доступа к педиатрической реанимации и эндокринной консультации по телефону
- для координации поиска критически нездорового ребенка
RSQ (доступ через интранет QH)
Раннее уведомление о дочернем элементе, потенциально требующем передачи.
Рассмотрите возможность раннего привлечения местной педиатрической службы / отделения интенсивной терапии.
В случае обнаружения обратитесь в местную педиатрическую службу.Включает следующих детей (в качестве руководства) - первая презентация ДКА (некритичная)
- ДКА легкой степени перед введением инсулина
- по мере необходимости для любого другого ребенка с DKA
Сообщите лечащему врачу о представлении ЭД для ВСЕХ детей, у которых ранее был диагностирован диабет (независимо от текущего состояния).
Причина обращения К кому обращаться Консультации
(включая руководство, распоряжение или последующие действия)Соблюдайте местные правила. Параметры: - на месте / местная педиатрическая служба
- Эксперты детской больницы Квинсленда через Координационный центр по вопросам консультирования детей и транспорта (CATCH) по телефону 13 CATCH (13 22 82)
(круглосуточное обслуживание) - Поддержка местной и региональной педиатрической видеоконференцсвязи через службу поддержки Telehealth в чрезвычайных ситуациях TEMSU (доступ через интранет QH) по телефону 1800 11 44 14 (круглосуточное обслуживание)
Реферал Первый телефонный звонок — педиатрическая служба на месте / по месту жительства Переводы между больницами
Легкие и средние случаи ДКА можно лечить в общем педиатрическом отделении в зависимости от местной практики.Педиатр с обучением и опытом ведения ДКА должен руководить стационарным лечением.
Ребенок с ДКА легкой и средней степени тяжести должен получать медицинскую помощь в учреждении со всеми следующими условиями:
- опытный медперсонал, обученный мониторингу и управлению DKA
- письменные рекомендации по ведению ДКА у детей
- доступ к лабораториям, которые могут проводить частые и своевременные измерения биохимических переменных
- Доступ к соответствующему образованию и услугам по психосоциальной оценке
Перевод в педиатрическую службу интенсивной терапии может рассматриваться в следующих случаях:
- Отсутствие соответствующего персонала / средств для ухода за ребенком с легкой / средней степенью DKA
- длительность симптомов
- Сердечно-сосудистая недостаточность или шок, не поддающийся лечению
- Требования к респираторной поддержке (интубация / вентиляция)
- пониженный уровень сознания / ухудшение неврологического статуса / отек мозга
- Повышенный риск отека головного мозга (в том числе в возрасте до пяти лет и впервые возникший)
Всем пациентам с тяжелым DKA и HHS потребуется госпитализация в педиатрическую службу интенсивной терапии.
.
Яблока рисунок для детей: Раскраска Яблоко с листочком — распечатать бесплатно
Как нарисовать яблоко карандашом (44 фото)
К сожалению, не все знаю как правильно нарисовать такой фрукт, как яблока. Человек, которого тянет к творчеству, может не знать с чего начать. Изучить все этапы рисования лучше, когда вы смотрите на натуру. Это может быть яблоко на столе или на самой яблоне. Таким образом, вы сможете рассмотреть все особенности строения, а кроме того падение света на объект. Сейчас вы увидите несколько мастер-классов с изображением рисунков.
Рисуем яблоко простым карандашом
Что потребуется:
- бумага для рисования;
- простой карандаш;
- ластик.
Этапы рисования:
- Рекомендуется взять карандаши примерно от 2H до H. Далее рисуем круг, который будет как бы немного заужен к низу яблока. Не забудьте отметить плоскость, на которой лежит фрукт.
- Сверху изображаем хвостик и небольшой листочек с прожилками. Форму яблока снизу делаем правильной, реалистичной. Не забывает отметить место блика на фрукте.
 Для ребенка будет достаточно закончить на данном этапе, но вы можете продолжить далее.
Для ребенка будет достаточно закончить на данном этапе, но вы можете продолжить далее. - Далее, с помощью метода штриховки, закрашиваем яблока. Ни в коем случае не замазыйте яблоко и не растирайте карандаш бумажкой или пальцем. Штрихи делаются по форме фрукта.
- Меняем карандаш на более мягкий и отмечаем тени на рисунке. Ластиком убираем излишки, если потребуется.
Простой способ рисования
Рисование данного фрукта поможет вам совершенствоваться в рисование окружностей и навыка цветоперехода. Прежде всего стоит научиться рисовать яблоко простым карандашом, а после этого можно перейти и к цветным.
Что потребуется:
- бумага для рисования;
- простой карандаш;
- цветные карандаши;
- ластик.
Этапы рисования:
- На нашем рисунке мы изобразим два объекта: целый фрукт и его половинку. Для того, что бы начать нам необходимо провести две вертикальные линии. Одну прямую, а вторую наклонную.
 Вторая должна быть немного меньше первой. Это будет половинка яблока. Сверху и снизу на линии добавляем маленькие черточки.
Вторая должна быть немного меньше первой. Это будет половинка яблока. Сверху и снизу на линии добавляем маленькие черточки. - Проводим горизонтальные прямые через центр каждой линии. Аналогично оставляем маленькие черточки на их концах.
- Теперь вспоминаем как выглядит яблоко и чертим его внешние контуры.
- Для получения эффекта объемной фигуры добавляем внизу половинки яблока дугу. Таким образом, будет выделена часть с кожурой.
- При помощи ластика необходимо убрать вспомогательные штрихи, которые были нарисованы в начале процесса. Можно дорисовать листик с целому яблоку, а на его половинке в середине семечки.
- А сейчас мы начнем раскрашивать рисунок. Для начала закрашиваем всю его поверхность желтым цветом, а затем, уже поверх, оранжевым. На нижнюю часть, где у нас тень, наносим темный оттенок оранжевого. В самом конце добавляем красный цвет.
- Листочек яблока закрашиваем зеленым, а косточки черным или темно-коричневым цветом. Для мякоти используем светло-желтый или персиковый карандаш.

Таким образом можно нарисовать яблоко поэтапно. Это достаточно просто и с данной задачей вы сможете без труда справиться. Необходимо всего лишь следовать всем шагам.
Рисуем спелое яблочко
Что понадобится:
- бумага для рисования;
- простой карандаш;
- белый карандаш или маркер;
- ластик;
- цветные карандаши (можно заменить гуашью).
Этапы рисования:
- Визуально делим лист на 4 одинаковые части. Разделяем их вертикальной и горизонтальной линией. Это основа нашего будущего фрукта. Далее чертим круг вокруг центра данных линий.
- Далее придаем окружности форму. Снизу необходимо дорисовать дугу и сделать яблоко немного вытянутым. Это требуется для придания объема.
- Ластиком убираем все вспомогательные линии и обводим контуры круга.
- Дорисовываем веточку и листочек к яблоку. На листике изображаем прожилки.
- Начинаем закрашивать. Берем в руки желтый карандаш и заштриховываем яблоко ближе к краям.

- Берем красный и оранжевый карандашики и делаем яблочко более выразительным. Веточку закрашиваем коричневым цветом, а листочек зеленым.
- Темными карандашами выделяем темни у фрукта, а при помощи белого – блики.
Вот так вот можно легко нарисовать спелое яблоко. После данного мастер-класса вы или ваш ребенок можете переходить к более сложным урокам.
Рисуем два яблока и дольку
Что потребуется:
- бумага для рисования;
- простые карандаши;
- ластик.
Этапы рисования:
- Делаем набросок рисунка. Делать его вы должны были уже научиться на мастер-классах выше. Обозначаем на бумаге два яблока, листочек на переднем фрукте и дольку спереди.
- На данном этапе прорисовываем более детально все элементы рисунка, обозначаем на нем блики и тени.
- Ластиком убираем побочные линии и штрихи.
- Тщательно штрихуем яблоки по форме и прорисовываем тени.
Поэтапно рисуем откушенное яблоко
Что потребуется:
- бумага для рисования;
- простые карандаши;
- ластик.

Этапы рисования:
- Сначала рисуем яблоко, его форма значения не имеет. Мы с вами уже научились рисовать форму данного фрукта, но если вы что-то забыли, то смотрите уроки выше.
- Самое главное в данном рисунке – выемка. То есть его откушенная часть. Сделать это достаточно просто. Необходимо взять ластик и стереть небольшой промежуток стороны рисунка. Мы сделали это справа.
- При помощи немного неровных линий имитируем укус яблока. Они могут быть любого размера и формы.
- Стираем все побочные линии ластиком, пои желание заштриховываем фигуру.
Как вы смогли заметить, нарисовать яблоко достаточно просто и для этого даже не обязательно иметь какие-либо навыки в рисовании. Всему необходимому можно научится в процессе. Вам даже не обязательно иметь какие-то художественные принадлежности. Ластик и простой карандаш найдутся буквально в каждой квартире.
Если вы мать, которая желает научить своего ребенка рисовать, то данные мастер-классы так же придутся как нельзя кстати.
 Здесь присутствуют как простые, так и более сложные уроки. Они могут подойти как совсем маленькому ребенку, так и ребенку постарше.
Здесь присутствуют как простые, так и более сложные уроки. Они могут подойти как совсем маленькому ребенку, так и ребенку постарше.И самое главное! Всегда будьте уверены в своих начинаниях и никогда не сдавайтесь. Ведь рисование это так прекрасно! Помните это.
Фото идеи и примеры для рисования яблоко карандашом
Раскраска яблоко. Распечатать картинки бесплатно.
- На Главную
- Список раскрасок
- Как скачать раскраски?
- Как распечатать раскраску?
- Рекламодателям
раскраски для девочек и мальчиков
- Девочкам
- Мальчикам
- Антистресс
- Новый Год
- Малышам
- Детские
- Праздники
- Фрукты-овощи
- Трафареты
- Животные
- Обучающие
- Мультики
- Аниме
- Природа
- Сказки
- Цветы
- Онлайн
- Статьи
- Раскраски для девочек
- Май Литл Пони
- Тотали спайс
- Винкс
- Монстр Хай (Школа монстров)
- Барби
- Феи
- Принцессы Диснея
- Принц
- Покахонтас
- Платья
- Мокси
- Мой маленький зоомагазин
- Мишки Тедди
- Лалалупси
- Сердечки
- Хелло китти
- Феи Динь Динь
- Эвер афтер хай
- Эквестрия герлз
- Эльза и Анна
- Братц
- Балерины
- Ангелы
- Золушка
- Принцесса Жасмин
- Принцесса Белль
- София Прекрасная
- Кукла
- Одежда для детей
- Шиммер и Шайн
- Королевские питомцы
- Доктор Плюшева
- Шарлотта земляничка
- Лего Френдс
- Минни Маус
- Бантик
- Любовь
- Зублс
- Мия и я
- Свадьба
- Чародейки
- Топ-модель
- Пупсик
- Бумажная кукла
- Жених и невеста
- Ариэль
- Куклы ЛОЛ
- Принц и принцесса
- Сердце
- Бусы
- Сильвания фэмили
- Раскраска принцесса русалка
- Раскраски для мальчиков
- Трансформеры
- Спорт
- Звездные войны
- Машины
- Железный человек
- Солдаты
- Военная техника
- Трактор
- Танки
- Супергерои
- Строительная техника
- Самолеты
- Роботы
- Пираты
- Майнкрафт
- Машинки Хот вилс
- ЛЕГО
- Черепашки ниндзя
- Корабль
- Человек Паук
- Бэтмен
- Автобус
- Бен 10
- Инструменты
- Энгри Бёрдс
- Аниматроники
- Мотоциклы
- Рыцари
- Макс Стил
- Замок
- Поезд с вагонами
- Лего Ниндзяго
- 5 ночей с Фредди
- Халк
- Вертолёт
- Ракета
- Вспыш и чудо машинки
- Дэдпул
- Растения против зомби
- Камаз
- Мстители
- Полиция
- Лего Нексо Найтс
- Лего Звёздные войны
- Капитан Америка
- Ниндзя
- Велосипед
- Мортал Комбат
- Экскаватор
- Футбол
- Бетономешалка
- Хоккей
- Монстры
- Мусоровоз
- Подъёмный кран
- Могучие Рейнджеры
- Лего Бионикл
- Фнаф
- Комбайн
- Бамблби
- Троллейбус
- Египтус
- Автоботы
- Меч
- Конструктор
- Человек муравей
- Тор
- Лего Марвел
- Андертейл
- Боб строитель
- Лук и стрелы
- Череп
- Оружие
- Росомаха
- Пистолет
- Спецназ
- Оптимус Прайм
- Подводная лодка
- Зомби
- война
- Автомат
- Военный самолет
- Флеш
- Рыбалка
- Пароход
- Космический корабль
- Катер
- Cнайпер
- Удочка
- Спецтехника
- Парусник
- Вампир
- Военный вертолет
- Годзилла
- Тоботы
- Пулемет
- Терминатор
- Раскраска самурай
- Раскраска ВДВ
- Стройка
- Раскраска Зомби апокалипсис
- Раскраска военный корабль
- Антистресс (для взрослых)
- Город
- Сложные узоры
- Сложные раскраски
- Москва
- Мандалы для раскрашивания
- Арт терапия
- Кремль
- Петух и Курица
- Харли Квинн
- Граффити
- Деревня
- Призрачный гонщик
- Дудлинг
- Кототерапия
- Мозаика
- Байтерек
- Статуя Свободы
- Сумерки
- Комната
- Кухня
- Биг Бен
- Крест
- Мост
- Животные антистресс
- Цветы антистресс
- Мандала животные
- Антистресс буквы
- Женщина Кошка
- Новогодние раскраски
- Снегурочка
- Зимние виды спорта
- Санта Клаус
- Снежинка
- Снеговик
- Новогодняя елка
- Новогодние игрушки
- 2014 год Лошади
- 2016 год Обезьяны
- 2015 год козы и овцы
- Дед Мороз на санях
- Дед мороз и Снегурочка
- 2017 год Петуха
- Письмо Деду морозу
- Новый 2018 год Собаки
- 2019 год Свиньи
- Новогодний венок
- Новогодние часы
- Новогодние украшения
- Новогодняя гирлянда
- Новогодний шар
- Новогодний костюм
- Новогодние маски
- Новогодние открытки
- Новогодние поросята
- 2020 год Крысы
- 2021 год Быка
- Раскраски для малышей
- Одежда
- Посуда
- Мебель
- Солнышко
- Звезда
- Веселый клоун
- Ваза
- Теремок
- Телефон для детей
- Свинка пеппа
- Семья
- Расписание уроков
- Школа
- Паровозик
- Натюрморт с фруктами
- Мяч
- Еда
- Мальчик и девочка
- Мальчик
- Колокольчик
- Карандаш
- Гномик
- Ферби бум
- Домик
- Часы
- Девочка
- Игрушки
- Краски
- Сумка
- Портрет
- Смайлики
- Подкова
- Тарелка
- Варежка
- Матрешка
- Обувь
- Торт
- Воздушные шарики
- Цветик семицветик
- Зонтик
- Пирамидка
- Бен и Холли
- Корона
- Конфеты
- Самовар
- Дедушка
- Облака
- Бабушка
- Чайник
- Котики вперёд
- Пегас
- Подарок
- Сладости
- Корзинка
- Юху и его друзья
- Шапка
- Рюкзак
- Мороженое
- Король
- Юла
- Портфель
- Детская площадка
- Домик в деревне
- Цирк
- Пицца
- Сыр
- Музыкальные инструменты
- Ферма
- Карета
- Сад
- Пирог
- Алмаз
- Спиннер
- Тетрадь
- Грузовичок Лева
- Паровозик Тишка
- Привидение
- Кольцо
- Телепузики
- Бабушка и дедушка
- Шарики
- Бассейн
- Младенец
- Эмемдемс
- Ведьмы
- Вода
- Карта
- Спокойной ночи малыши
- Дом
- Портрет мамы
- Губы
- Компьютер
- Рука
- Деньги
- Окно
- Дверной замок
- Корзина
- Детский сад
- Кружка
- Очки
- Банка
- Глаза
- Лицо девушки
- Ручка
- Индеец
- Ножницы
- Лицо
- Лицо девочки
- Книга
- Ключ
- Лампочка
- Люди
- Ракушка
- Телевизор
- Лампа
- Лодка
- Пылесос
- Утюг
- Футболка
- Ведро
- Перо
- Танцы
- Раскрытая книга
- Нос
- Фонтан
- Линейка
- Ухо
- Нож
- Магазин
- Театр
- Шахматы
- Стакан
- Холодильник
- Пряничный домик
- Ладошка
- Мыло
- Клавиатура
- Коробка
- Зуб
- Усы
- Иголка
- Дверь
- Зеркало
- Лейка
- Кубик
- Платок
- Яйцо
- Стиральная машина
- Магазин игрушек
- Киндер Сюрприз
- Мельница
- Полотенце
- Свеча
- Планшет
- Подушка
- Воздушный змей
- Зубная щетка
- Паутина
- Лицо клоуна
- Царь
- Санки
- Сани
- Рот и язык человека
- Мальчик на велосипеде
- Воздушный шар
- Голова
- Парашют
- Люстра
- Химия
- Кафе
- Ковер
- Колесо
- Хоровод
- Бочка
- Бутылка
- Маяк
- Карта сокровищ
- Неваляшка
- Кубик рубик
- Папа
- Скейтборд
- Мама
- Ванна
- Инопланетяне
- Спальня
- Женщина
- Таблетки
- Великан
- Сумочка
- Марионетка
- Кубок
- Раскраска жвачка
- Раскраска домовой
- Раскраска голубь мира
- Раскраска больница
- Раскраска Макдональдс
- Раскраска НЛО
- Раскраска чупа-чупс
- Раскраски детские
- для детей 2 лет
- для детей 3 лет
- для детей 4 лет
- для детей 5 лет
- для детей 6 лет
- для детей 7 лет
- Антистресс для детей
- Раскраски на праздники
- Новогодние открытки
- 23 февраля
- Открытки
- на День рождения
- 1 сентября
- 1 апреля
- День Победы 9 мая
- 8 марта
- День космонавтики
- День святого Валентина
- Хэллоуин
- День матери
- День учителя
- Рождество
- Пасха
- Колядки
- Крещение
- Масленица
- Салют
- Фрукты и овощи раскраски
- Яблоки
- Капуста
- Лук
- Огурецы
- Морковь
- Овощи
- Помидоры
- Тыква
- Фрукты
- Арбуз
- Груша
- Банан
- Виноград
- Апельсины
- Клубника
- Ананасы
- Лимоны
- Свекла
- Малина
- Вишня
- Баклажаны
- Картошка
- Горох
- Кабачок
- Перец
- Ягоды
- Кукуруза
- Персик
- Слива
- Земляника
- Петрушка
- Редиска
- Абрикос
- Гранат
- Дыня
- Мандарин
- Черника
- Чеснок
- Шиповник
- Клюква
- Смородина
- Брусника
- Ежевика
- Мухомор
- Белый гриб
- Лисички
- Опята
- Подберезовик
- Фасоль
- Гриб
- Киви
- Крыжовник
- Облепиха
- Репа
- Укроп
- Орех
- Желудь
- Трафареты для вырезания
- Трафареты цветов
- Трафарет цифр
- Трафарет сердца
- Орнаменты и узоры
- Трафареты букв
- Трафарет бабочки
- Для аппликации
- С Новым Годом трафареты букв
- Раскраски животные
- Змеи
- Собаки и щенки
- Птицы
- Насекомые
- Медведей
- Жираф
- Заяц
- Зебра
- Ворона
- Волк
- Цветы и бабочки
- Улитка
- Тройка лошадей
- Собака
- Сова
- Собачка
- Снегирь
- Рыбки
- Птицы зимой
- Попугай
- Петух
- Пчела
- Паук
- Овечка
- Олень
- Обезьяна
- Мышка
- Лягушка
- Лошади
- Лиса
- Лев
- Летучая мышь
- Леопард
- Лебедь
- Курица
- Кролик
- Крокодил
- Коза
- Кошки и котята
- Корова
- Кит
- Голубь
- Ежик
- Единорога
- Дракон
- Домашние животные
- Динозавры
- Дикие животные
- Дельфин
- Белка
- Бабочка
- Барашек
- Аквариум с рыбками
- Акула
- Белый медведь
- Пони
- Черепаха
- Утка
- Сом
- Слон
- Павлин
- Божья коровка
- Цыплёнок
- Аист
- Пингвин
- Гусь
- Кенгуру
- Енот
- Бегемот
- Воробей
- Верблюд
- Домашние птицы и их птенцы
- Дятел
- Орёл
- Муравей
- Ласточка
- Морские обитатели
- Жук
- Хомяк
- Журавль
- Свинья
- Осьминог
- Ящерица
- Индюк
- Рысь
- Фламинго
- Колибри
- Гепард
- Попугай Ара
- Носорог
- Пеликан
- Кукушка
- Цапля
- Бобер
- Чайка
- Сокол
- Страус
- Медуза
- Звери
- Рак
- Краб
- Морской конек
- Морская звезда
- Росомаха
- Крот
- Крыса
- Червяк
- Поросенок
- Панда
- Щука
- Хамелеон
- Бык
- Коала
- Морская свинка
- Горилла
- Раскраска окунь
- Рептилии
- Морской котик
- Скат
- Котенок с клубком
- Раскраска ягуар
- Раскраски обучающие
- Раскраски профессии
- Школьные принадлежности
- Цифры для малышей
- по цифрам для детей
- светофор
- Пожарная безопасность
- Правила дорожного движения
- Картинки по номерам
- Математические раскраски
- Дорожные знаки
- Русский алфавит
- Азбука в картинках
- Английский алфавит
- хохлома
- народный костюм
- вычисления
- глобус
- флаг России
- герб России
- учитель
- человек
- Солнечная система
- Геометрические фигуры
- прописи
- ноты
- круг
- пожарный
- Геракл
- Раскраска огород
- королева
- космонавт
- Дымковская игрушка
- Гжель
- Доктор
- Календарь
- Квадрат
- Врач
- Лабиринты
- Православные
- Россия
- Здоровый образ жизни
- Режим дня
- Для 1 класса
- для 2 класса
- Для школьников
- Для дошкольников
- Найди букву
- Треугольник
- Дни недели
- Беларусь
Раскраски яблоко 🎨 распечатать бесплатно для детей
Все раскраски
Что раскрасить?
Наши пользователи
Популярные раскраски
Картинки для срисовки
- Аккаунт Вход Регистрация Зачем регистрироваться?
Основное меню
Меню
- Антистресс
- Все раскраски Антистресс
- Животные антистресс
- Мандала
- Узоры
- Хохлома
- Кошки антистресс
- Единороги антистресс
- Цветы антистресс
- Городецкая роспись
- Антистресс для детей
- Антистресс для мальчиков
- Антистресс собака
- Антистресс сова
- Для девочек
- Все раскраски Для девочек
- Ангелы
- Ариэль
- Балерины
- Барби
- Братц
- Губы
- Золушка
- Искорка
- Кавайные
- Короны
- Куклы
- Куклы ЛОЛ
- Питомцы ЛОЛ
- Лица
- Любовь
- Платья
- Подружки
- Принцесса София
- Принцессы диснея
- Русалки
- Сердце
- Сумочки
- Хелло Китти
- Царевны
- Шиммер и Шайн
- Шопкинс
- Эквестрия
- Энчантималс
- Барби русалки
- Гимнастки
- Для мальчиков
- Все раскраски Для мальчиков
- БМВ (BMW)
- Бугатти (Bugatti)
- Вертолеты
- Военные самолеты
- Война
- Граффити
- Звездные войны (Star Wars)
- Компьютеры
- Корабли
- Ламборджини
- Мерседес
- Монстр трак
- Мячи
- Оружие
- Парашютисты
- Пираты
- Подводные лодки
- Подъемные краны
- Пожарные машины
- Полиция
- Роботы
- Самолеты
- Скорая помощь
- Солдаты
- Сталкер
- Танки
- Титаник
- Феррари (Ferrari)
- Футбол
- Хоккеисты
- Хот Вилс (Hot Wheels)
- Автомат
- Нож
- Спецназ
- Для детей
- Все раскраски Для детей
- Для 2 лет
- Для 3 лет
- Для 4 лет
- Для 5 лет
- Для 6 лет
- Для 7 лет
- Для 8 лет
- Для 9 лет
- Глаза
- Круг
- Пирамидка
- Радуга
- Смайлики
- Звезды
- Игрушки
- Обучающие
- Все раскраски Обучающие
- Алфавит и буквы
- Цифры
- Глобусы
- По точкам
- Дорожные знаки
- Светофоры
- Профессии
- Геометрические фигуры
- Учитель
- Знаменитости
- Все раскраски Знаменитости
- Ариана Гранде
Как нарисовать яблоко? Мастер-класс, как рисовать яблоки поэтапно
«Кто
яблоко в день съедает, у доктора не
бывает»,
— твердит английская пословица. Если
Если
с этими словами подарить другу корзинку
сладких
яблок и нарисованную Тобой
картину
с ними, ему будет не только приятно, но
и чуточку
смешно.
Нарисованный
на большом ватмане богатый витаминами
фрукт, символ плодородия, здоровья и
красоты эффектно украсит кухню и станет
прекрасным подарком ко Дню рождения.
Как
правильно рисовать яблоко, почему оно
не тонет в воде и зачем умываться
«яблочной» водой, поговорим сегодня.
Как нарисовать яблоко карандашом?
Казалось,
только что была целая охапка яблок, а
тут глядишь — лишь одно осталось…
Отлично! То что нужно, чтобы научиться
рисовать яблоко с натуры. Для всех
маленьких сладкоежек —простейший
мастер-класс по рисованию яблока
карандашом.
1.
Внимательно рассмотри яблоко. Какое
оно: круглое или продолговатое? Нарисуй
эскиз. В нашем случае это неровный круг,
немного сужен внизу. Поверхность, на
Поверхность, на
которой будет лежать яблоко, обозначь
горизонтальной линией.
2.
Сверху яблока нарисуй дугу — она
визуальнобудет
выделять ямку, из которой растет хвостик.
Изобрази хвостик с листочком. Низ яблока
нарисуй в виде волнистой линии.
Выдели зону блика.
3.
Важнейший этап — штрихование
яблока.
С его помощью можно правильно изобразить
игру света и тени.
Хорошо
заточи простой карандаш (лучше всего
подойдет 2Н) и начинай штриховку вдоль
форм яблока, минуя область блика.
4.
Не забудь про тень. Ее тоже легко
изобразить с помощью штриховки. Вот
только для тени лучше взять более мягкий
и жирный карандаш, чем тот, который
использовался для штриховки яблока.
Чтобы
лучше выделить блик на яблоке, воспользуйся
ластиком.
Интересно!
Археологические раскопки свидетельствуют:
человечество использует яблоки в
качестве пищи из 6500 года до нашей эры.
А самая старая яблоня-долгожительница
растет в Манхэттене, США. В далеком 1647
году ее посадил в своем саду Петр
Стювенсант. Дерево до сих пор радует
хозяев сочными плодами.
Урок рисования яблок для начинающих
Западные
славяне верили:
чтобы
вся семья была здоровой и счастливой,
на Новый год и Рождество обязательно
надо умыться водой, в которой лежали
яблоки. Любопытно, что четверть массы
яблок составляет воздух. Вот почему эти
солнечные фрукты не тонут в воде!
Попробуем
нарисовать
простой
натюрморт с яблоками
.
Для примера возьмем следующую фотографию.
1.
Внимательно рассмотри изображение.
Какие геометрические фигуры напоминают
яблоки: круг, овал, трапецию? Нарисуй с
их помощью эскиз яблок. Не волнуйся, что
линии будут неровными — так даже лучше!
Вспомогательные
линии позволят сохранить симметрию и
реалистично изобразить поверхность,
на которой лежат яблоки.
2.
Четко прорисуй контуры яблок и дольки.
Кружочками отметь ямки, из которых
растут хвостики. Не забудь о листочках,
семечке на дольке и чашелистиках.
Обозначь зону блика.
3.
Сотри вспомогательные линии.
4.
Сделай рисунок естественным с помощью
штриховки.
Композиция
готова радовать взор Твоего учителя
рисования. Но если Ты захочешь раскрасить
рисунок, наведи контуры черной гелевой
ручкой и подготовь карандаши.
Как
правильно раскрасить фрукты с помощью
цветных карандашей,
Тебе подскажет один из моих предыдущих
мастер-классов.
Когда
закончишь работу, у Тебя должен получиться
примерно такой рисунок:
Рисуем яблоки на ветке
Хотя
родина яблок — Центральная Азия, их
всегда любили и активно использовали
для проведения обрядов славяне.
Обмениваясь яблоками, юноша и девушка
выявляли взаимную симпатию. Принимая
от парня яблоко, девушка как бы давала
согласие на брак. А как Тебе яблоко в
роли приглашения на свадьбу? Эта традиция
долгое время существовала в южных
славян.
Дальше
мы с Тобой
научимся
рисовать яблоки на ветке
с помощью простого карандаша. Готов?
Тогда вперед!
1.
Сначала от руки нарисуй пять кружочков
(будущие яблоки). Плавными линиями
нарисуй ветви и серединки листьев.
2.
На яблоках крестиками обозначь места
чашелистиков. Нарисуй листья.
3.
Слева нарисуй крепкую ветку — не в
воздухе же нашим яблочкам висеть.
4.
Следующий этап — рисование прожилок
на листьях. Старайся сохранять симметрию,
чтобы листочки выглядели естественно.
5.
В нижней части каждого яблока нанеси
штриховку. Четко прорисуй ветку,
Четко прорисуй ветку,
чашелистики, наведи контуры листьев.
6.
Слегка заштрихуй участки листьев, на
которые не падает солнечный свет. На
этом этапе будь особенно внимательным,
источник света на рисунке — справа.
Игра
света и тени творит чудеса! Уверен, Твоя
картина станет настоящим украшением
гостиной.
Как нарисовать яблоко красками?
Яблоко
— не только любимый фрукт миллионов
людей, но и частый герой Книги рекордов
Гиннеса.
Самое
большое яблоко в мире вырастил в 2005 году
японец Чисато Ивасаки. Удивительный
фрукт из города Хиросаки весил 1,849 кг.
Но яблоко съели, а рекорд не был официально
зафиксирован, поэтому сейчас лидерство
принадлежит англичанину Алену Смиту.
Вес выращенного им яблока — 1,67 кг.
Не
волнуйся, изображать фруктового гиганта
нам не придется. Попробуем нарисовать
обычное яблоко акварелями.
Техника
многослойная и лучше всего подходит
для тех, кто с красками на ты.
1.
Слегка наметь эскиз яблока.
2.
Зеленой и оранжевой красками сделай
тень у хвостика яблока. Следи за тем,
чтобы мазки были разной насыщенности.
Так рисунок будет выглядеть интереснее.
3.
Правую часть яблока, на которую падает
тень, закрась желтыми, оранжевыми
оттенками, а внизу добавь немного красной
краски. Позаботься, чтобы переходы
цветов были плавными.
4.
Смешай несколько оттенков цветов:
розовые, желтые, красные и синие, чтобы
в процессе рисования не отвлекаться на
смешивание красок.
5.
Влажной кисточкой нарисуй тень вокруг
яблока. Наносить акварели нужно быстро,
чтобы цвета плавно перетекали друг в
друга.
6.
Теплой бордовой краской нарисуй тень.
Добавь желтого цвета и нарисуй полутень.
7.
Еще немного желтой краски — и половина
пути пройдена!
8.
Холодными оттенками фиолетового закрась
фон вокруг яблока. Некоторые участки
сделай темнее.
9.
А теперь — моё
любимое! Детализируй рисунок.
Сначала
добавь складок на скатерти.
10.
Затем закрась хвостик и добавь несколько
полосок на кожице яблока.
Удивительно,
как с помощью простых движений кисточкой
яблоко вмиг изменилось и заиграло новыми
красками!
11.
С помощью отжатой кисточки высветли
нижнюю часть яблока — так оно будет
выглядеть объемнее.
12.
Добавь яблоку полосок и точек. Выбирай
оттенки на тон темнее основных цветов,
которыми закрашено яблоко.
13.
Поработай над фоном. Сделай перетекание
цветов более мягким и плавным.
Маленький
яблочный шедевр готов!
Дорогой
друг! Если Ты еще не успел дать волю
ногам, чтобы побежать в ближайший сад,
и читаешь материал до конца, напиши в
комментариях, понравился ли Тебе урок
рисования и какие еще мастер-классы Ты
хотел бы видеть на портале.
Читай
также:
Заметили орфографическую ошибку? Выделите её мышкой и нажмите Ctrl+Enter
Поэтапное рисование фруктов с детьми
В основе поэтапного рисования с детьми лежит, прежде всего, анализ формы изображаемого предмета. У фруктов, ка и у овощей, форма приближена к шару или эллипсоиду. Поэтому на бумаге главными плоскими фигурами будут круг и овал. Это прекрасная возможность поучиться с малышами рисовать такие фигуры. Круги и овалы нужно стараться рисовать сразу, одной линией.
 И пусть кружочек будет кривоват. Если рисовать его частями, то ровнее вряд ли получится. Но линия при этом точно будет «волосатой».
И пусть кружочек будет кривоват. Если рисовать его частями, то ровнее вряд ли получится. Но линия при этом точно будет «волосатой».
Фрукты интересно рисовать детям самого разного возраста. Но если для малышей будет важно просто передать форму, а раскрасить можно и одним цветом, то для ребят с 8-9 лет самым главным вызовом будет именно работа с цветом. Лучше и проще всего выполнять работу гуашевыми красками, но можно и карандашами.Яблоко – поэтапное рисование фруктов с детьми.
Этот фрукт хорошо знаком детям. Выявление его формы тоже у ребят сложностей не вызывает. Яблок – это шар. Поэтому в основу рисунка положим круг. Но, если приглядеться повнимательней, то несложно заметить, что яблочко не совсем круглое. Обычно оно слегка сужается к низу. Кроме того, у каждого яблока есть небольшая выемка, в которой прикрепляется веточка-хвостик. Есть еще и снизу углубление, но у нашего яблока его не видно.
Раскрашивать яблоки можно и однотонно, и с «бочками». Если вы раскрашиваете цветными карандашами, то не забываете, что направление штрихов должно как бы повторять форму яблока.
Схема поэтапного рисования яблока с детьми
Груша – поэтапное рисование фруктов с детьми.
У груши форма сложная. Проанализируйте ее с детьми, разбейте сложную форму на простые. А потом нарисуйте грушу , смоделировав ее из двух кругов.
Схема поэтапного рисования груши с детьми
Слива – поэтапное рисование фруктов с детьми.
Слива – это уже не шар. Больше всего его форма похожа на яичко. И на бумаге сливу изобразим овалом. Характерная черта – бороздка, как бы делящая плод пополам.
Схема поэтапного рисования сливы с детьми
Вишни – поэтапное рисование фруктов с детьми.
А вот вишенки почти совсем круглые! Только там, где веточки крепятся к ягодкам – небольшая выемка. Точно так же можно нарисовать черешню. Тогда она может быть не только красной и бордовой, но и желтой.
Схема поэтапного рисования вишни с детьми
Арбуз – поэтапное рисование фруктов с детьми.
Еще один совершенно круглый фрукт – арбуз.
 Почти идеальный шар! Самое главное в арбузе – это его полоски. Для малышей нарисовать их достаточно сложно. Возможно по этому этот простой по форме фрукт рисуют с детьми достаточно редко. Кстати, арбуз – это не совсем фрукт, а гигантская ягода.
Почти идеальный шар! Самое главное в арбузе – это его полоски. Для малышей нарисовать их достаточно сложно. Возможно по этому этот простой по форме фрукт рисуют с детьми достаточно редко. Кстати, арбуз – это не совсем фрукт, а гигантская ягода.Схема поэтапного рисования арбуза с детьми
Клубника – поэтапное рисование фруктов с детьми.
Вот другая ягода – не такая огромная, как арбуз, зато всем прекрасно знакомая. Форма у ягодки напоминает яблочную, но книзу сужается клубника намного сильнее.
Схема поэтапного рисования клубники с детьми
Рисуем яблоко презентация к уроку ИЗО
Выберите документ из архива для просмотра:
Выбранный для просмотра документ Рисуем яблоко.pptx
Описание презентации по отдельным слайдам:
1 слайд
Описание слайда:
Рисуем яблоко
2 слайд
Описание слайда:
Посмотрите, как прекрасен яблоневый сад
3 слайд
Описание слайда:
4 слайд
Описание слайда:
5 слайд
Описание слайда:
6 слайд
Описание слайда:
7 слайд
Описание слайда:
1.
 Чтобы нарисовать яблоко, сначала рисуем круг.
Чтобы нарисовать яблоко, сначала рисуем круг.8 слайд
Описание слайда:
2.Теперь делаем в нашем круге сверху вмятинку, намечаем палочку и листик
9 слайд
Описание слайда:
3.Красным карандашом начинаем раскрашивать яблоко, а для листика берём зелёный.
10 слайд
Описание слайда:
4.Теперь берём жёлтый карандаш и накладываем штрихи на яблоко со стороны света. Продолжаем работу над листиком.
11 слайд
Описание слайда:
5.
 «Пройдём» коричневым карандашом по теневой стороне яблока, утемним палочку. Добавим на листике прожилки. И , наконец, проведём несколько красных полосок от черенка вниз.
«Пройдём» коричневым карандашом по теневой стороне яблока, утемним палочку. Добавим на листике прожилки. И , наконец, проведём несколько красных полосок от черенка вниз.12 слайд
Описание слайда:
Вот и всё!
Курс повышения квалификации
Курс повышения квалификации
Курс профессиональной переподготовки
Учитель, преподаватель изобразительного искусства
Найдите материал к любому уроку,
указав свой предмет (категорию), класс, учебник и тему:Выберите категорию:
Все категорииАлгебраАнглийский языкАстрономияБиологияВнеурочная деятельностьВсеобщая историяГеографияГеометрияДиректору, завучуДоп. образованиеДошкольное образованиеЕстествознаниеИЗО, МХКИностранные языкиИнформатикаИстория РоссииКлассному руководителюКоррекционное обучениеЛитератураЛитературное чтениеЛогопедия, ДефектологияМатематикаМузыкаНачальные классыНемецкий языкОБЖОбществознаниеОкружающий мирПриродоведениеРелигиоведениеРодная литератураРодной языкРусский языкСоциальному педагогуТехнологияУкраинский языкФизикаФизическая культураФилософияФранцузский языкХимияЧерчениеШкольному психологуЭкологияДругое
образованиеДошкольное образованиеЕстествознаниеИЗО, МХКИностранные языкиИнформатикаИстория РоссииКлассному руководителюКоррекционное обучениеЛитератураЛитературное чтениеЛогопедия, ДефектологияМатематикаМузыкаНачальные классыНемецкий языкОБЖОбществознаниеОкружающий мирПриродоведениеРелигиоведениеРодная литератураРодной языкРусский языкСоциальному педагогуТехнологияУкраинский языкФизикаФизическая культураФилософияФранцузский языкХимияЧерчениеШкольному психологуЭкологияДругоеВыберите класс:
Все классыДошкольники1 класс2 класс3 класс4 класс5 класс6 класс7 класс8 класс9 класс10 класс11 классВыберите учебник:
Все учебникиВыберите тему:
Все темытакже Вы можете выбрать тип материала:
Apple Drawing For Kids на GetDrawings
7Раскраски для Детей 1280×720
61280×720 Как рисовать яблочную корзину раскраски Фрукты учимся детям
3220×220 Как нарисовать красное яблоко
11
162×181 Freshcuts Usda Ars
11459×830 Детские образовательные веб-серии
480×360 076
1280×720 A для Apple Как рисовать с помощью алфавитов Веселые игры с алфавитами
793×1000 Как рисовать яблоко, фрукты
1280×720 Как нарисовать яблоко с милыми глазами Детский рисунок Изартс Изартс
220×220 Как рисовать фрукты
480×360 Как нарисовать мультяшную яблоню
480×360 Как нарисовать яблоко для детей, рисунок яблока.
 Рисование
Рисование328×350 Как нарисовать Как нарисовать яблочный чиби
341×350 Как нарисовать Как нарисовать яблоко детям
300×251 Дети Страница 18
35 год300×254 Галерея Фруктовый Рисунок для малыша,
21 год2
371×480 Apple Coloring Page Бесплатные раскраски для печати
111
Раскраска Яблоко 600х480 Бесплатные Раскраски Яблоко для Детей Coloringstar
10970×1024 Рисование Изображений Фруктов
51
878×659 Раскраски Яблоки Яблоко Цветные Страницы Яблоко Цветная Страница Бесплатно
4236×250 Как нарисовать яблоню
3800×859 Яблоня
21
1899×2687 Раскраска с двумя фруктами и яблоками Простое для детей Красивое яблоко
3Раскраска Яблоня 1483×1780 Для Детей, Распечатать Бесплатно
2Раскраски Яблоко 820×1060
11
3000×1703 Милые рисунки для детей Как нарисовать яблоко Милый, легкий шаг
11
800×783 Нарисованный яблочный лист для детского сада
21483×1908 Картинки Простые рисунки для детей Распечатки,
1570×700 Бесплатная распечатка страницы раскраски Яблоко для детей
1503×512 Фрукты Раскраски для детей и детей.

1Top 30 Apple Coloring Pages для самых маленьких
Мальчик сидит на яблоне Мальчик сидит на яблоне A За яблоком A За яблоком Фрукты с яблоком Фрукты с яблоком Одно яблоко Один яблочный пирог Яблочный пирог Яблочный пирог Обучение с палкой Обучение яблоку С палкой Яблочное лакомство Яблочное лакомство Червь выходит из яблока Червь выходит из яблока Подсчитайте яблоки Подсчитайте яблоки Фрукты с лицами Фрукты с лицами Наполовину съеденное яблоко Наполовину съеденное яблоко Счастливое яблоко Счастливое яблоко Я яблоко Я яблоко Маленькое яблоко Сборщик яблок Маленький сборщик яблок Яблоко, падающее с дерева Яблоко, падающее с дерева Яблоня Яблоня Яблоки Яблоки Корзина яблок Корзина с яблоками Кролики собирают яблоки Кролики собирают яблоки Нижний и верхний регистр Aa Нижний и верхний регистр Aa Раскраска Яблоко Изображение для Раскраска Яблоко для дошкольника Яблоко с цифрами и буквами Яблоко с цифрами и буквами Дети собирают яблоки C Дети Сбор яблок Emoji Apple Emoji Apple Emoji Emotions яблоко Emoji Emotions apple Садовая тачка с яблоками Садовая тачка с яблоками Зеленое яблоко Зеленое яблоко Красное вкусное надкушенное яблоко Красное вкусное надкушенное яблоко Смарт Apple Smart Apple Улыбающееся яблоко Мультфильм Улыбающееся яблоко Мультфильм
Рекомендуемые статьи:
Яблоко в день не отпускает доктора — все мы выросли, слушая эту поговорку.
 Хотя большинство из нас тоже слепо верили в это высказывание, многие нет. Но если вы родитель, дайте знать своему ребенку — да, яблоко в день действительно отпугнет врача!
Хотя большинство из нас тоже слепо верили в это высказывание, многие нет. Но если вы родитель, дайте знать своему ребенку — да, яблоко в день действительно отпугнет врача!То, что фрукты очень полезны, это хорошо известный факт. Эти сочные красные фрукты особенно богаты минералами и витаминами, которые необходимы для поддержания здоровья. Пока вы настаиваете на том, чтобы ваш ребенок наслаждался этой вкусной закуской каждый день, вот интересный способ познакомить вашего малыша с этим вкусным и могущественным фруктом.
Лучшие 20 раскраски Apple для дошкольников:
Яблоки дают вашим детям столь необходимую энергию, чтобы помочь им прожить день. Эти раскраски яблоко для печати только помогут вашему ребенку полюбить этот фрукт еще больше.
Вот 20 лучших раскрасок с яблоками, которые можно распечатать для вашего малыша:
1. Я Apple:
Эта картинка выглядит почти так, как будто яблоко представляет себя.
- Эта картинка может быть идеальной, чтобы задать правильный начальный тон.

- Симпатичное яблоко с мордочкой сделает раскрашивание этой страницы только забавным и привлекательным для вашего ребенка.
2. Apple начинается с буквы «А»:
Эта картинка поможет вашему ребенку связать букву «А» с Apple. Широкие очертания делают его идеальным для раскрашивания маленькими детьми.
- Обсудите, как яблоко начинается с буквы A.
- Помогите вашему ребенку узнать, как писать букву A.
- Эта картинка хороша для ассоциации картинки и буквы, а также для идентификации.
3. Просто яблоко:
Это следующее изображение отлично подходит для изучения основной формы и цвета яблока.
- Пока ваш ребенок узнает о форме и цвете яблока, вы также можете помочь ему выучить написание.
- Этот рисунок с широким контуром идеально подходит для раскрашивания детям в возрасте от 2 до 3 лет.
[Прочитано: Раскраски Виноград ]
4. Яблоки:
Следующая картинка является обновлением предыдущей.

- Теперь, когда ваш ребенок хорошо знает, как определять яблоко, познакомьтесь с концепцией единственного и множественного числа.
- Яблоко, разрезанное на две части, поможет вашему ребенку лучше узнать, как фрукт выглядит изнутри.
5. Яблоня:
Следующая картинка поможет вашему ребенку узнать яблоню. Помимо яблок, это может помочь вашему ребенку научиться раскрашивать дерево.
- Ваш ребенок может использовать эту картинку как игру для подсчета чисел.
- Вы можете обсудить время сбора урожая яблок, регионы и страны, где их выращивают в изобилии.
[Прочитано: Раскраски бананов ]
6. Нарисуйте и раскрасьте:
Эту картинку можно весело раскрасить.
- Помогите своему ребенку научиться лучше рисовать яблоко, соединяя точки вместе в порядке возрастания.
- Это также может быть хорошим упражнением для повторения чисел.
7. Строчные и прописные буквы «A»:
Эта картинка поможет вашему ребенку различать прописные и строчные буквы.

- Объясните своему ребенку, что, хотя заглавная «А» и строчная «а» используются по-разному, они оба звучат одинаково.
- Это хорошее упражнение, которое поможет вашему ребенку запомнить написание слова «яблоко».
[Читать: Раскраски Овощи ]
8. Свежий яблочный пирог:
Эта картинка обязательно вызовет у вашего ребенка радость, если он любит яблочный пирог.
- Помогите вашему ребенку ассоциировать ингредиенты и вкус с едой, приготовленной из них.
- В следующий раз, когда вы будете готовить яблочный пирог, ваш ребенок обязательно проявит энтузиазм.
9. Фрукты:
Эта картинка может оказаться хорошей игрой «Найди яблоко».
- Объясните ребенку, что все фрукты на картинке принадлежат к одной группе продуктов, но имеют разные вкусы.
- Эта картинка может помочь вашему ребенку узнать не только о яблоке, но и о других фруктах.
[Прочитано: Раскраска Морковь ]
10.
 Еще фрукты с лицами:
Еще фрукты с лицами:Следующая картинка является обновлением предыдущей.
- Предлагает вашему ребенку больше сортов фруктов.
- Анимированные лица на мордочке каждого фрукта только добавляют забавности этой картинке.
11. Кошка, яблоко и червь:
На следующем изображении ваш ребенок может раскрасить несколько объектов одновременно.
- Воспользуйтесь этой возможностью и поделитесь с вашим ребенком дополнительной информацией о яблочных червях.
- Вы должны рассказывать ему о гигиене и важности правильного мытья фруктов каждый раз, когда они у него есть.
12. Подсчитайте яблоки:
Эта картинка научит вашего ребенка правильно считать числа.
- Он познакомится с числом шестнадцать и порядком номеров.
- Попросите его посчитать вслух, пока он красит яблоки, чтобы он запомнил все числа.
- Печенье-монстр из «Улицы Сезам» сразу привлечет внимание вашего ребенка к этой раскраске.

[Прочитано: Раскраски Яйцо ]
13. Мальчик на яблоне:
Вот фотография мальчика, сидящего на яблоне и наслаждающегося яблоком.
- Яблоки содержат витамин С, полезные углеводы и другие важные витамины и минералы, необходимые для прилива энергии.
- Еще раз, это изображение можно использовать как игру «посчитай яблоки».
14. Счастливое яблоко:
Вот симпатичная картинка для вашего младшего ребенка. Эта картинка поможет вашему ребенку узнать о радуге и ее цветах.
- Симпатичное анимированное лицо делает раскрашивание страницы очень привлекательным для детей младшего возраста.
- Маленькое сердечко на картинке может быть хорошим поводом сообщить вашему ребенку, что яблоки тоже полезны для здоровья сердца.
[Прочитано: Раскраски тыквы на Хэллоуин ]
15. Яблоко, падающее с дерева:
Вот снова яблоня, но с другим уроком. На снимке яблоко падает с дерева.

- Используйте эту картинку, чтобы научить вашего ребенка, как яблоки падают сами по себе, когда они полностью созрели.
- Вы также можете попытаться объяснить своему ребенку понятие гравитации. Кратко расскажите историю закона всемирного тяготения Ньютона.
16.Кролики, собирающие яблоки:
Сбор яблок — хобби для многих, особенно в тех местах, где яблоки растут в изобилии. Многие также делают свежий яблочный сидр после прессования мякоти яблока в машине.
На этом снимке мы видим, как два кролика подходят, чтобы сорвать взрослые яблоки на дереве. Дерево обрадовано, когда кролики несут лестницу и корзины, чтобы собирать яблоки. Эта яблоня с облегчением видит кроликов, потому что они облегчат его ношу, собрав те яблоки.Он также получит хорошую компанию!
На картинке есть мельчайшие детали, которые проверят наблюдательность вашего ребенка. Это также обострит его творческие способности и зрительно-моторную координацию. Вашему ребенку понравится раскрасить эту милую картинку.
 Он обязательно улыбнется, увидев эту ухмыляющуюся яблоню.
Он обязательно улыбнется, увидев эту ухмыляющуюся яблоню.17. Корзина яблок:
Эта корзина яблок предоставит вашему ребенку широкие возможности для практики раскрашивания и растушевки. Вы можете поставить перед ним настоящее яблоко, чтобы облегчить штриховку.Вашему маленькому ангелочку может понадобиться руководство, чтобы аккуратно раскрасить эту картинку. Только не подпускайте и не придерживайтесь красного при раскрашивании яблок, сочетание зеленого и желтого также добавит разнообразия в картину.
Корзину можно окрасить в любой цвет, но темно-коричневый будет идеальным контрастом с красным и зеленым яблоками. Затенение добавит некоторую текстуру яблокам, которые в остальном выглядят просто.
Творчество и художественные способности вашего ребенка обязательно сделают эту картину больше, чем жизнь!
18.Наполовину съеденное яблоко:
Детям нравится смотреть мультфильмы по телевизору, это заставляет их часами прилипать к телевизору. Вы часто думаете, как заставить их сделать что-то конструктивное и держать их подальше от консолей и телевизора хотя бы на несколько часов. Вот ответ на ваш квест, просто дайте им мультяшные раскраски, как показано ниже.
Это забавное на вид недоеденное яблоко, напоминающее мультфильм, заставит вашего ребенка хихикать. Вы можете познакомить своего малыша с раскраской с помощью мультяшных героев.Также сделайте изучение концепций более простым и увлекательным с помощью персонажей мультфильмов.
Позвольте вашему ребенку использовать свое воображение, чтобы раскрасить это яблоко в любой оттенок, который он или она хочет использовать.
19. Маленький сборщик яблок:
Вашему малышу легко запомнить этот снимок маленькой девочки, собирающей яблоки. Она собирает яблоки в складках фартука. Эти красные яблоки настолько привлекательны, что она не может удержаться от укуса.
Ваша дочь позаботится о том, чтобы раскрасить платье и шляпу для сборщика яблок, что сделает ее еще более очаровательной.
20. Маленькие угощения из яблок:
Дети обычно волнуются, когда видят угощения. Крошечные яблоки, смоченные в карамели и прикрепленные к палочкам, имеют приятный вкус, но звучат как лакомство. Дети любят конфеты и мороженое, им тоже захочется этих сладких угощений. Вы можете легко приготовить их дома!
Раскрашивать эти яблочные лакомства будет веселым занятием. Просто обратите внимание на выражение восторга на их маленьких лицах, когда они раскрашивают эту картинку.
Считается, что яблоко в день предотвращает или задерживает миллионы смертей от сосудов каждый год.Поделитесь с малышом всеми достоинствами яблока. Сделайте эти раскраски с яблоками средством, которое приблизит его к здоровому образу жизни.
И если к концу этих бесплатных раскрасок «яблоко» в Интернете, ваш ребенок попросит фруктовый яблочный коктейль, давай заставь его выпить свой стакан добра.
Поделитесь впечатлениями вашего ребенка с этими картинками раскраски яблок и вашими отзывами с нами ниже.
ОТКАЗ ОТ ОТВЕТСТВЕННОСТИ: Считается, что все изображения, найденные здесь, находятся в «общественном достоянии».Мы не намерены нарушать какие-либо законные интеллектуальные права, права на произведения искусства или авторские права. Все отображаемые изображения неизвестного происхождения. Если вы являетесь полноправным владельцем любого из размещенных здесь изображений / обоев и не хотите, чтобы они отображались, или если вам требуется соответствующий кредит, свяжитесь с нами, и мы немедленно сделаем все необходимое, чтобы изображение стало быть удаленным или предоставить кредит там, где это необходимо. Все содержимое этого сайта является бесплатным, и поэтому мы не получаем никакой финансовой выгоды от отображения или загрузки каких-либо изображений / обоев.
Как нарисовать яблоко
Мы нарисовали много технологий, созданных Apple. И сегодня мы нарисуем плод, без которого невозможно представить все эти iPhone и MacBook. Как видите, речь идет о яблоке. Но надкушенное яблоко рисовать не будем. Это будет красивый фрукт, как будто вы рисуете натюрморт. Итак, давайте начнем этот урок рисования и узнаем, , как , шаг за шагом нарисовать яблоко .
Шаг 1
Сначала рисуем правильный круг.Главное, чего нам нужно добиться — это максимально округлая форма для нашего будущего яблока. Круг должен быть не только ровным, но и очень светлым.
Шаг 2
Теперь давайте немного поправим форму яблока. Используйте кружок из предыдущего шага в качестве ориентира. Сделайте верх, низ и стороны немного более плоскими.
Шаг 3
Это будет очень короткий и простой шаг. Все, что нам нужно, это нарисовать контуры стебля и листа.Делайте это короткими и легкими движениями рук.
Шаг 4
Итак, мы почти получили окончательный результат. На четвертом шаге стираем лишние направляющие контуры. Вытяните стебель и лист, нарисуйте на листе прожилки.
Шаг 5
Можно остановиться на последнем шаге. Однако, если вы хотите, чтобы ваш рисунок был более правильным, вам нужно работать с тенями. В этом случае вы можете увидеть светлые тени, которые выглядят как широкая штриховка.
Учебник по , как нарисовать яблоко , был очень простым.На самом деле яблоко — одна из тех вещей, которые рисуют все, даже самые маленькие дети. Еле взяв в руки карандаш, молодой художник пытается нарисовать такие известные вещи, как яблоко, грушу или лошадь. И сегодня мы постарались показать, как лучше всего нарисовать этот чудесный и сладкий фрукт. Кроме того, яблоко — самый частый объект, который можно увидеть в композиции натюрморта. Мы очень надеемся, что наш урок о яблоке помог вам улучшить свои знания и навыки в этой области искусства.Надеемся, что у вас все сложилось отлично. До встречи на страницах drawingforall.net.
Пять лучших приложений для рисования на iPad для детей
Большинство детей любят рисовать и раскрашивать. Хотя ничто не может сравниться с ощущением, когда вы по локоть в рисовании пальцами, цифровой эквивалент иногда просто проще. Это особенно актуально, когда мы путешествуем, поскольку планшет или смартфон быстрее настраивается, быстрее чистится, и детям он обычно нравится не меньше, чем настоящий.
Наша дочь (которой скоро исполнится четыре года) любит рисовать и рисовать, поэтому мы рассмотрели ее пять любимых приложений для рисования или рисования для iPad .Мы использовали каждое приложение, и все пять в настоящее время установлены на нашем планшете. Некоторые из приложений также доступны на iPhone и iPod, но эти обзоры относятся только к версиям для iPad. Она пользуется и любит все эти приложения (и мы тоже!).
Блокнот для рисования
Автор: Darren Murtha Design
Блокнот для рисования — это моя дочь, которая может использовать приложение для рисования, если она хочет проявить особые творческие способности. Сбоку есть выдвижной лоток, который позволяет быстро выбирать кисти, маркеры, карандаши, трафареты и фон.Моя дочь сразу взяла его в руки. Если вы хотите начать с чистого листа, я не думаю, что есть лучшее приложение для рисования для детей. Вы можете выбрать фон и изображения из фотопленки, но блокнот для рисования действительно выделяется своей способностью быстро начать рисовать.
См. Дополнительную информацию здесь.
Приложение визуально прямолинейно и интуитивно понятно , если вы помните, что значок дома возвращает вас к предыдущему выбору.Это, наверное, самое реалистичное из всех детских приложений для рисования, которое требует минимального обучения. Он работает как в портретном, так и в ландшафтном режимах и имеет кнопки Undo и Redo для тех случайных происшествий. Есть множество цветов и размеров кистей на выбор. Если ваш ребенок жаждет стать следующим цифровым Да Винчи, возможно, это приложение поможет ему.
Doodle Buddy для iPad
Автор: Pinger, Inc.
Doodle Buddy было первым приложением для рисования, которое мы загрузили, и это был первый раз, когда моя дочь по-настоящему увидела iPad как альтернативу рисованию на бумаге. Интерфейс до смешного прост, а необычный выбор марок делает его гарантированно популярным среди маленьких детей. Когда я смотрю свою фотопленку на iPad, я вижу, что фотографий, сохраненных из этого приложения, намного больше, чем из любых других приложений, которые использует моя дочь.
Узнайте больше о Doodle Buddy здесь
Он имеет неограниченную цветовую палитру с тоннами мультипликационных штампов и звуковых эффектов , которые будут развлекать детей.Он также работает как в портретном режиме , так и в ландшафтном , в отличие от большинства других приложений для рисования. Doodle Buddy включает около фонов, 10 фонов на выбор, а также возможность использовать изображения из ваших фотоальбомов. Doodle Buddy не так полнофункциональн, как некоторые другие приложения для рисования, но моя дочь возвращается к нему снова и снова, поэтому они, должно быть, что-то делают правильно.
123 Color HD: Premium Edition, Talking Coloring Book
Стив Глинберг
123 Color HD — моя любимая детская книжка-раскраска в стиле .Это не только образовательный , но и гораздо больше, чем традиционная программа рисования. Он включает в себя сотни забавных набросков в мультяшном стиле с использованием Paint by Numbers , Paint by Letters (как в верхнем, так и в нижнем регистре) и, конечно же, в рисовании в стиле фристайл. Первые два сильно напоминают мне те наборы раскраски по номерам, которые мои родители покупали, когда я был ребенком.
Цены смотрите здесь.
Помимо сентиментальности, одна из моих любимых функций — вариант Perfect Paint .Если этот параметр включен, любое окрашивание, которое вы делаете на любой из сотен страниц, ограничивается тем, чтобы оставаться в пределах линий объекта, который вы рисуете. Имея на выбор 30 цветов , легко создать идеальную цветную страницу с изображением для тех из нас, кто не слишком склонен к искусству. 123 Color HD также включает ведро Paint Bucket для мгновенного окрашивания объекта (идеально подходит для детей младшего возраста) и традиционную кисть Paint Brush .
Помимо раскраски, Premium Edition включает в себя обучающие буквы (верхний и нижний регистр), а также числа и цвета, которые используются на английском, испанском, немецком, французском, русском и иврите. Premium Edition также включает в себя все 35 раскрасок , которые в противном случае доступны в качестве покупок в приложении из менее дорогостоящей версии, однако, если вы хотите их все, Premium Edition — это то, что вам нужно. Если вы ищете на рынке приложения, эквивалентные книжкам-раскраскам, 123 Color HD , вероятно, ваш лучший выбор.
Рисование с Карлом — для iPhone и iPad
Автор Tayasui
Рисование с Карлом — отличный способ рисовать.Интерфейс понятный и простой, и отметки символов также хороши. Создано на основе спин-оффа Talking Carl! (старый продукт iPhone в духе чрезвычайно популярного Talking Tom ), стандартная кисть для рисования предлагает множество творческих поворотов. С помощью Drawing with Carl можно быстро и легко создавать великолепные произведения искусства, просто используя кисти, которые они вам дают. Также есть внутриигровая покупка под названием Monster Pack (единственная в приложении), которая анимирована и, предположительно, довольно забавна.Я еще не успел его купить, поэтому пока не могу комментировать.
Загрузите с iTunes здесь.
Яркий, яркий интерфейс и чистые линии придают Drawing with Carl и полированный вид . Палитра , ограниченная 10 цветами, легко компенсируется количеством инструментов рисования, которые включает это приложение. Это простое в использовании приложение, и рисовать забавные красочные изображения очень просто. Большинству детей также понравится зеркальный режим , который дублирует каждое движение пальца на другой половине экрана.Есть кнопки Отменить и Вернуть , которые дают вашему ребенку возможность вернуться назад. Единственный недостаток рисования с Карлом — это то, что всегда кажется, что вы используете приложение. Однако, когда в наши дни все больше и больше рисунков делается в цифровом формате, возможно, это неплохо.
Как рисовать — полная версия
By Mind the Kids Ltd
Как рисовать — это отличное маленькое приложение, которое учит ваших детей рисовать простых персонажей.Хотя это не традиционное приложение для рисования, раскраски или рисования, основное внимание уделяется тому, чтобы научить детей младшего возраста рисовать, используя подход в стиле урока. Пошаговые уроки , рассказанные маленьким мальчиком, проведут вас от начала до конца, используя простой формат в стиле следовой копии . По сути, рассказчик рисует линию, и вы копируете ее, пока изображение не будет завершено.
Прайс и информацию можно получить здесь.
Моему сыну, которому только что исполнилось семь лет, нравится этот сюжет (младшим детям может быть трудно уследить за ним), поскольку некоторые из предметов связаны с его любимыми вещами, такими как динозавр, космический шаттл, самосвал, робот, танк и паровоз.Конечно, моей дочери также нравится учиться рисовать кошку, собаку, пони, принцессу, кролика и некоторых других. В настоящее время существует 16 объектов, включая Статую Свободы, скелет, Санта-Клауса, бегемота и панду.
Уроки переходят от простого к сложному, но даже самые трудные не так уж и трудны, если вы будете следовать их указаниям. Когда вы закончите, вы можете сохранить свое творение на фотографиях или отправить его по электронной почте. Кажется, что инструкции относятся только к рисованию рисунка карандашом, но как только вы закончите, у вас есть возможность раскрасить его.Приложение «Как рисовать» также никогда не исправляет вас во время рисования, поэтому возможность рисовать что угодно и как угодно зависит от вас. Это не сделает вашего ребенка профессиональным карикатуристом, но How to Draw должна дать вашему ребенку некоторые идеи о том, как сделать свои каракули немного более привлекательными.
Другие известные записи
Закорючки!
Хотя это и не совсем программа для рисования, бесплатное приложение Squiggles — отличное развлечение для детей. Он предназначен для очень маленьких детей, но, честно говоря, это очень весело, независимо от вашего возраста.Squiggles берет нарисованную вами волнистую линию и превращает ее в птичье гнездо, львиную гриву, кудрявую бороду и многое другое! Вы просто позволяете своему малышу рисовать на экране и нажимаете PLAY, чтобы увидеть, как его рисунки оживают. При нулевой цене Squiggles необходимо скачать всем, у кого есть дети и есть iPad.
Дополнительную информацию можно найти здесь.
6 бесплатных приложений для рисования для iPad и Apple Pencil
Apple Pencil поднял ставку, когда дело доходит до создания рисунков на iPad. Стилус с острым концом и чувствительным к давлению стилус готов к работе. Если вы хотите максимально использовать возможности Apple Pencil, вам нужно попробовать эти шесть бесплатных приложений для рисования для iPad и Apple Pencil.
Autodesk Sketchbook
Sketchbook Autodesk — удобный инструмент для любого профессионального художника. Приложение имеет широкий спектр функций, включая линейки, геометрические фигуры, более 190 настраиваемых кистей и многое другое.Сейчас моя любимая часть Sketchbook — инструмент радиальной симметрии. Это супер весело — определенно стоит посмотреть!
Adobe Illustrator Draw
Вы можете использовать возможности Adobe Illustrator на своем iPad с помощью Abobe Draw. Приложение содержит множество полезных инструментов для создания векторных рисунков, иконок и иллюстраций. Вы можете увеличить до 64x для получения мелких деталей, экспортировать прямо в файлы .ai и создать идеальные линии, формы и кривые с помощью цифровой линейки. Не забывайте использовать функцию слоев, чтобы ваша работа была организована!
Эскизы Таясуи
Одна из моих любимых вещей в Tayasui Sketches — это возможность упорядочивать рисунки в разные блокноты в приложении.Хотя бесплатная версия Sketches отлично подходит для быстрых иллюстраций и каракулей, покупка приложения добавляет множество функций, которые делают его гораздо более мощным приложением для рисования.
Вы можете опробовать функции Sketches pro в течение часа, чтобы вы могли сами решить, стоит ли покупать их. Обновление до профессиональной версии приложения предоставит вам доступ к таким функциям, как давление на поверхность, слои, типы бумаги и другие параметры настройки кисти.
Adobe Comp CC
Вы можете легко создавать каркасы и макеты с помощью Comp CC. Приложение быстрое и простое в использовании, в вашем распоряжении множество готовых форм, заполнителей изображений и заголовков lorem ipsum. Comp CC отлично подходит для создания веб-дизайнов, и если вам нравится работать на iPad, это определенно повысит вашу производительность.
Эскиз Adobe Photoshop
Большая часть пакета приложений Adobe iOS отлично работает на iPad, и у каждого есть свои причины. Abode Sketch имеет множество тех же функций, что и Adobe Draw.Однако Sketch дает вам инструменты для создания более выразительных рисунков и картин. Акварельные кисти в приложении великолепны. Наблюдайте, как цвета растекаются по мере того, как вы рисуете, или нажмите кнопку вентилятора, чтобы высушить краску перед следующим мазком.
Evernote Penultimate
Просто ищете место, где можно делать рукописные заметки? Penultimate, созданный Evernote, позволяет писать заметки и рисовать каракули, которые можно искать в приложении Evernote. Добавляйте страницы в свои заметки и выбирайте из множества предварительно отформатированных листов, включая раскадровки, списки дел, ежедневники и нотные листы.
В
Penultimate также есть несколько предварительно отформатированных листов с играми, которые были популярны до iPad — Hangman, TicTac-Toe, Dots and Boxes и License Plate Game.
Создано Custom Fit Online — компанией Whistler, занимающейся цифровым маркетингом, предлагающей дизайнерские услуги.
20 сентября, 2018
Харлен МалковичЛучшие планшеты для рисования для детей в 2020 году
Лучшие планшеты для рисования для детей могут быть одновременно множеством вещей. Способ занять самых маленьких, пока они сидят дома, или способ для начинающих художников начать оттачивать и открывать свои навыки; есть множество отличных планшетов для рисования, которые подходят для всех возрастов, от крохотных малышей до подростков.
Создавая гораздо меньше отходов и беспорядка, чем мелки и бумага, удобный для детей планшет для рисования может иметь такие функции, как чувствительность к давлению или экран с высоким разрешением, обеспечивая превосходные возможности рисования для всех возрастов. Многие из них также доступны по удивительно низкой цене, поэтому вам не нужно беспокоиться о том, чтобы слишком много потратить на то, что может потеряться или сломаться (эй, мы все знаем, что такое бывает). Многие производители также приняли меры предосторожности, «защищая» свои планшеты от детей, с помощью брызгозащищенных или противоударных корпусов, которые защищают их от неуклюжих маленьких рук.
Если вам нужна дополнительная информация о том, какое устройство выбрать, перейдите в раздел о том, как выбрать подходящий планшет для рисования для детей. Хотите себе? Не пропустите наш обзор лучших планшетов для рисования для взрослых.
Ниже мы перечислили наши лучшие варианты: каждый вариант ниже удобен для детей, прост в использовании и позволяет научиться рисовать радость, поэтому вы не ошибетесь. Мы также включили рекомендацию соответствующей возрастной группы для каждого планшета, чтобы вы могли быть уверены, что получаете правильный продукт для своего малыша.Более того, наш инструмент сравнения цен постоянно проверяет всех крупных розничных продавцов, чтобы убедиться, что вы также найдете самые выгодные предложения. Или, если вы хотите исследовать различные виды творчества, взгляните на наши лучшие камеры для детей или наш список лучших лайтбоксов.
Лучшие детские планшеты для рисования: Текущие предложения
Один от Wacom: 34,99 фунтов стерлингов в Ryman
Это самый дешевый универсальный детский планшет для рисования прямо сейчас, в настоящее время продается по рекордно низкой цене 35 фунтов за Райман.Вы получаете чувствительное к давлению перо без теста и прочный компактный планшет. Все, что вам нужно, это ПК или Mac для его подключения, и ваш ребенок сможет раскрыть свой творческий потенциал.
Посмотреть сделкуXP-PEN Deco01 V2: 59,99 фунтов стерлингов на Amazon
Сэкономьте 7,90 фунтов стерлингов: Это один из наших лучших вариантов, когда речь идет о доступном, качественном и, возможно, наиболее важном, прочном чертеже таблетки. XP-Pen предлагает функции, аналогичные Wacom, но за небольшую часть цены, и эта комбинация планшета и пера включает функцию наклона кисти, предоставляя вашему маленькому Ван Гогу больше творческих возможностей.
Посмотреть сделкуЛучшие планшеты для рисования для детей уже доступны
(Изображение предоставлено Wacom)
01. Wacom Intuos Draw
Лучший планшет для рисования для детей
Тип: Графический планшет | Активная область рисования: 6,0 x 3,7 дюйма | Разрешение: 2540 lpi | Чувствительность пера к давлению: 2 048 уровней | Подключения: USB | ОС: Windows / macOS | Подходит для детей в возрасте: 12 и старше
Доступно
Легко носить
На ощупь
На стилус может влиять текстура экрана
Wacom Intuos Draw — наш выбор в качестве лучшего планшета для рисования для детей.Это связано с его доступной ценой, а также высоким качеством сборки и набором функций, которые мы привыкли ожидать от Wacom (бренда, с которым нужно считаться в этой области). Это отличный планшет для рисования для начинающих, и он может справиться с более сложными задачами по мере роста навыков и уверенности вашего ребенка. Вы можете купить дополнительный беспроводной модуль, чтобы упростить его использование. Основным недостатком является то, что маленькая версия может быстро начать казаться тесной.
(Изображение предоставлено Amazon)
02.Amazon Fire HD 10 Kids Edition
Лучший доступный по цене планшет для детей
Тип: Планшетный компьютер | Активная область рисования: 10 дюймов | Разрешение: 1920 x 1200 | Соединения: USB, Bluetooth | ОС : ОС Amazon Fire | Подходит для возрастов: 3-12
Защитный чехол
Полезные родительские функции
Стилус продается отдельно
Используется в магазине приложений Amazon
Серия планшетов Fire HD для детей от Amazon обеспечивает одно из лучших соотношений цены и качества функций и возможностей.Они не самые дешевые на рынке, но вы получаете много за свои деньги — экран с высоким разрешением, защитный чехол, 2-летнюю беспроблемную гарантию, слот для карт памяти microSD для дополнительного хранилища объемом до 512 ГБ и множество загрузок. Больше. Планшет Fire HD — это планшет общего назначения, который не предназначен специально для рисования, поэтому вам нужно будет взять дополнительный стилус, но у него есть одна вещь, которой нет у многих других, — это полный набор родительского контроля, позволяющий вы можете установить ограничения по экранному времени, образовательные цели, возрастные фильтры контента и время отхода ко сну.Кроме того, если 10-я версия для вас слишком дорога, Amazon также производит планшеты меньшего размера с 8-дюймовыми и 7-дюймовыми вариантами.
(Изображение предоставлено: iskn)
03. iskn The Slate 2+
Для правильного ощущения бумаги …
Тип: Графический планшет | Активная область рисования: 210 x 148 мм | Чувствительность пера к давлению: Нет | Соединения: Micro USB, Bluetooth | ОС: Windows / macOS / Android | Подходит для возраста: 10 и старше
Умный аналогово-цифровой гибрид
Работает с вашими карандашами
Маленькая поверхность для рисования
Нет чувствительности к давлению
Лучший планшет для тех детей, которые постоянно рисуют в блокноте, iskn’s Slate 2+ основан на действительно интересной идее.
Энурез у детей причины симптомы: Недержание мочи у детей — причины, симптомы, диагностика и лечение
причины, симптомы, диагностика и лечение
Энурез – это синдром непроизвольного, неконтролируемого мочеиспускания, недержания мочи, преимущественно во время сна. Чаще встречается у детей дошкольного и раннего школьного возраста, имеющих в анамнезе сопутствующую неврологическую патологию. Вызывает психологические травмы у ребенка, конфликты со сверстниками в коллективе, наказания родителями в семье, неврозы, что еще больше усугубляет течение энуреза. Часто протекает вместе с другими урологическими заболеваниями (цистит, пиелонефрит). Основной задачей диагностики энуреза является выявление его причины. Для этого проводится полное урологическое обследование, а также неврологическое и психологическое тестирование пациента.
Общие сведения
Энурез – непроизвольное мочеиспускание. Как правило, под этим термином подразумевают непроизвольное ночное мочеиспускание у детей (ночной энурез). Ночным энурезом считается непроизвольное мочеиспускание у детей в таком возрасте, когда уже должен установиться произвольный контроль над деятельностью мочевого пузыря.
 Многие исследователи в области урологии полагают, что ночной энурез не является болезнью, а представляет собой переходный этап между отсутствием контроля и полным контролем над физиологическими отправлениями.
Многие исследователи в области урологии полагают, что ночной энурез не является болезнью, а представляет собой переходный этап между отсутствием контроля и полным контролем над физиологическими отправлениями.По различным данным, энурез наблюдается у 15-20% детей в возрасте 5 лет и у 7-12% детей в возрасте 6 лет. Энурезом страдает 3% детей в возрасте 12 лет и 1% детей в возрасте до 18 лет. У мальчиков ночной энурез развивается в полтора-два раза чаще, чем у девочек. У 2-3% больных, которые в детстве наблюдались по поводу энуреза, в течение всей жизни отмечается периодическое непроизвольное ночное мочеиспускание.
До сих пор четко не определена возрастная граница, отделяющая нормальное для ребенка непроизвольное мочеиспускание от патологического энуреза. Принято считать, что ночной энурез приобретает клиническую значимость, когда ребенку исполняется 5 лет. С этого момента проблема должна расцениваться, как патологическое состояние, привлекать внимание родителей и врачей.
 В лечении ночного энуреза принимают участие врачи многих специальностей: неврологи, психотерапевты, психиатры, урологи, нефрологи и т.д. Участие различных специалистов обусловлено разнообразием причин, приводящих к развитию энуреза.
В лечении ночного энуреза принимают участие врачи многих специальностей: неврологи, психотерапевты, психиатры, урологи, нефрологи и т.д. Участие различных специалистов обусловлено разнообразием причин, приводящих к развитию энуреза.Энурез
Причины энуреза
Выделяют следующие причины энуреза:
- Задержка развития церебральных центров мочеиспускания
У маленьких детей мочеиспускание регулируется спинальным центром и осуществляется непроизвольно. Когда ребенок достигает возраста 2-5 лет, в головном мозге формируются центры мочеиспускания. В норме в этом возрасте постепенно налаживается взаимодействие между церебральными и спинальными центрами, после чего мочеиспускание становится полностью управляемым. Если нормальные взаимоотношения между центрами отсутствуют, нарушается тонус мочевого пузыря и развивается первичный энурез.
- Нарушение секреции АДГ
В норме ночью увеличивается секреция вазопрессина (гормона, регулирующего плотность и количество выделяемой мочи).
 Продукция мочи снижается, моча становится более концентрированной. У пациентов с ночным энурезом нередко выявляется изменение ритма секреции вазопрессина. Недостаток вазопрессина в ночное время обуславливает секрецию большого количества мочи, переполнение мочевого пузыря, и, как следствие, ночной энурез.
Продукция мочи снижается, моча становится более концентрированной. У пациентов с ночным энурезом нередко выявляется изменение ритма секреции вазопрессина. Недостаток вазопрессина в ночное время обуславливает секрецию большого количества мочи, переполнение мочевого пузыря, и, как следствие, ночной энурез.- Инфекции мочевыводящих путей и урологические заболевания
Некоторые врожденные (стриктуры и облитерации уретры) и инфекционные (глистные инвазии, вульвовагиниты у девочек и баланопоститы у мальчиков) заболевания могут стать причиной хронической задержки мочи, на фоне которой развивается смешанный энурез.
- Наследственная предрасположенность
Подтверждена наследственная предрасположенность к энурезу. Если энурезом страдал один родитель, недержание мочи у детей развивается в 45% случаев, если оба – в 75% случаев. Мальчики в большей степени подвержены влиянию наследственных факторов.

- Стресс и неблагоприятные психологические факторы
Отмечено влияние психологических травм на развитие вторичного энуреза. В этом случае ночное недержание развивается после воздействия определенного стрессового фактора (развод родителей, переезд, перевод в другую школу и т.д.). Иногда ребенок начинает мочиться в постель после рождения брата или сестры, что связано с потребностью вернуть утраченное внимание родителей.
Причиной энуреза может стать очень крепкий сон ребенка. Некоторые дети практически неспособны проснуться самостоятельно при позыве на мочеиспускание, что приводит к развитию энуреза.
Ночной энурез может возникать в результате влияния одного фактора или нескольких факторов в различных сочетаниях. Определение этиологии энуреза нередко связано со значительными трудностями, обусловленными скрытностью ребенка или спецификой проявления некоторых факторов.
Классификация
В основу разных классификаций энуреза положены различные критерии.
 В соответствии с ними выделяют следующие формы энуреза:
В соответствии с ними выделяют следующие формы энуреза:1. В зависимости от наличия или отсутствия в прошлом «сухого» периода без непроизвольных мочеиспусканий:
- Персистирующий (первичный) энурез. Первичным энурезом называется ночное недержание мочи у ребенка старше 5 лет, если в прошлом отсутствует хотя бы один «сухой» период продолжительностью более 6 месяцев.
- Рецидивирующий (вторичный) энурез – состояние, при котором ребенок начинает мочиться в постель после сухого периода продолжительностью от нескольких месяцев до нескольких лет. В случаях рецидивирующего энуреза нередко прослеживается связь с между непроизвольным мочеиспусканием и урологическими, эндокринологическими, неврологическими или психическими заболеваниями.
2. В зависимости от времени непроизвольного мочеиспускания:
- ночной — наблюдается у 85%,
- дневной – у 5%
- смешанный – у 10% детей, страдающих непроизвольным мочеиспусканием.

Ночной энурез нередко развивается у детей, которые очень крепко спят (профундосомния). Дневной и смешанный энурез может сигнализировать о том, что ребенок испытывает проблемы неврологического или эмоционального плана.
3. В зависимости от наличия или отсутствия сопутствующей патологии:
- неосложненный — это энурез, развивающийся при отсутствии признаков инфекции или патологических изменений органов мочеполовой системы.
- осложненный энурез диагностируется при выявлении инфекции мочевых путей, анатомо-функциональных изменений мочевыводящих путей или патологических неврологических состояний диагностируется. Принятая терминология не отражает причины и следствия патологических состояний. В данном случае вышеуказанные состояния следует рассматривать, скорее, в качестве причины недержания мочи, а не в качестве осложнений энуреза.
Существующая классификация не может отразить все особенности развития и течения энуреза.
 Ряд исследователей выделяет невротический и неврозоподобный энурез.
Ряд исследователей выделяет невротический и неврозоподобный энурез.- Невротический энурез обычно развивается у пугливых, застенчивых пациентов и сопровождается тяжелыми переживаниями ребенка.
- Дети, страдающие неврозоподобным энурезом, в отличие от предыдущей группы, до подросткового возраста относятся к своему состоянию безразлично.
Некоторые исследователи предлагают выделять в отдельную группу моносимпатический ночной энурез, встречающийся у 85% пациентов и включающий в себя подгруппы с наличием и отсутствием ночной полиурии, с положительной и отрицательной реакцией на лечение десмопрессином, с дисфункциями мочевого пузыря и нарушением пробуждения.
Диагностика
Диагноз «ночной энурез» устанавливается, если у ребенка отмечается непроизвольное ночное мочеиспускание в течение трех и более месяцев. Обследование включает общие и специфические методы диагностики:
- Предварительное обследование.
 Вначале пациента осторожно опрашивают, выясняя историю заболевания, детали недержания и количество потребляемой на ночь воды. Проводится пальпация живота, ректальное исследование, УЗИ мочевого пузыря и УЗИ органов брюшной полости. Необходимо исключить врожденные аномалии развития органов мочеполовой системы, опухоли таза, несахарный и сахарный диабет.
Вначале пациента осторожно опрашивают, выясняя историю заболевания, детали недержания и количество потребляемой на ночь воды. Проводится пальпация живота, ректальное исследование, УЗИ мочевого пузыря и УЗИ органов брюшной полости. Необходимо исключить врожденные аномалии развития органов мочеполовой системы, опухоли таза, несахарный и сахарный диабет. - Урологические методы. Исследуется объем и ритм мочеиспусканий. При подозрении на патологию органов мочевыводящей системы может быть назначена нефросцинтиграфия, внутривенная урография, цистография, урофлуоментрия и цистоскопия.
- Неврологическое обследование. Для исключения патологии спинного мозга ребенка обследует невролог. Для оценки эмоционального состояния пациента и выявления возможной психической патологии требуется консультация психиатра или психотерапевта.
- Дополнительная диагностика. Корковые центры мочеиспускания располагаются недалеко от глоточных миндалин.
 В ряде случаев увеличение миндалин может приводить к затруднению дыхания во сне, распространению сигналов на корковые центры и непроизвольному мочеиспусканию. Для исключения воспалительных заболеваний и увеличения миндалин пациенты с ночным энурезом должны быть обследованы отоларингологом.
В ряде случаев увеличение миндалин может приводить к затруднению дыхания во сне, распространению сигналов на корковые центры и непроизвольному мочеиспусканию. Для исключения воспалительных заболеваний и увеличения миндалин пациенты с ночным энурезом должны быть обследованы отоларингологом.
Лечение энуреза
Пациенту назначают специальный питьевой режим. Рекомендуется не принимать жидкость в течение двух часов перед сном. Следует контролировать, чтобы ребенок в течение дня получал достаточное количество жидкости.
Фармакотерапия
Первичный энурез часто обусловлен нарушением ритма выделения вазопрессина, поэтому пациентам с ночным недержанием назначают синтетический аналог этого гормона – десмопрессин. Доза препарата подбирается индивидуально. Самостоятельное применение десмопрессина недопустимо, поскольку энурез может быть обусловлен другой патологией (например, патологией развития или инфекцией мочевых органов).
Пациентам с повышенным тонусом мочевого пузыря назначают оксибутин.
 Препарат воздействует на гладкую мускулатуру мочевого пузыря, увеличивая его объем и уменьшая спазмы. В ряде случаев терапию дриптаном комбинируют с приемом десмопрессина. Больным со сниженным тонусом мочевого пузыря рекомендуют мочиться через каждые 2-3 часа, назначают препараты, повышающие тонус гладкой мускулатуры (неостигмин).
Препарат воздействует на гладкую мускулатуру мочевого пузыря, увеличивая его объем и уменьшая спазмы. В ряде случаев терапию дриптаном комбинируют с приемом десмопрессина. Больным со сниженным тонусом мочевого пузыря рекомендуют мочиться через каждые 2-3 часа, назначают препараты, повышающие тонус гладкой мускулатуры (неостигмин).Немедикаментозные методы
Пациентам, страдающим невротическим энурезом, показана психологическая коррекция. При неврозах и неврозоподобных состояниях рекомендуют курсы витаминотерапии, препараты, улучшающие обменные процессы в головном мозге (фитопрепараты, пикамилон, пирацетам). Комплексное лечение энуреза включает в себя физиотерапевтические процедуры (тепловые процедуры, ультразвук, лечение токами), лечебную гимнастику для укрепления мышц тазового дна и общеукрепляющий массаж.
Для выработки условного рефлекса рекомендуют использовать специальные аппараты. При появлении первых капель мочи аппарат подает звуковой сигнал, который будит пациента и приучает его просыпаться при позыве на мочеиспускание.
 Использование аппаратов дает хороший эффект, если родителям удается выработать правильную тактику поведения и договориться с ребенком. Конфликтные ситуации, возникающие при многократном ночном пробуждении, могут привести к отказу ребенка пользоваться аппаратом.
Использование аппаратов дает хороший эффект, если родителям удается выработать правильную тактику поведения и договориться с ребенком. Конфликтные ситуации, возникающие при многократном ночном пробуждении, могут привести к отказу ребенка пользоваться аппаратом.Прогноз и профилактика
Следует помнить, что лечение энуреза практически любой этиологии – длительный процесс. Родителям необходимо запастись терпением и не ждать немедленных результатов терапии. Давление на ребенка и повышенные ожидания могут привести к невротизации ребенка и усложнить процесс лечения.
Энурез меняет психику ребенка, ведет к обострению чувства собственной неполноценности. Пациенты стесняются сверстников, замыкаются в себе, стремятся к уединению. Хроническая психотравмирующая ситуация может стать причиной низкой самооценки, робости, замкнутости, нерешительности. Иногда дети становятся агрессивными. Изменения характера могут пройти незамеченными для родителей и выявиться только в подростковом возрасте.
 Для того, чтобы минимизировать негативное влияние энуреза на психику, следует всячески поддерживать ребенка. Недопустимы любые проявления осуждения или брезгливости.
Для того, чтобы минимизировать негативное влияние энуреза на психику, следует всячески поддерживать ребенка. Недопустимы любые проявления осуждения или брезгливости.Доктор Комаровский — Энурез у детей: лечение, причины ночного энуреза
Энурез у детей – явление распространенное, причем установить точные его масштабы не всегда возможно, ведь в силу особой деликатности с проблемой такого плана мамы зачастую стесняются обращаться к педиатру.
Тем не менее, проблема существует, а значит, существуют и методы избавления от нее. Об этом рассказывает известный врач Евгений Комаровский.
О проблеме
Энурезом в медицине называют разновидность недержания мочи, склонную к рецидивам и чаще всего происходящую в ночное время суток, то есть во сне.

По некоторым данным, писаются во сне до 20% пятилетних ребят, до 15% – семилетних и даже около 5% подростков. Чаще всего недержание во сне возникает у мальчиков, среди всех детей с такой проблемой на долю маленьких представителей сильного пола отводится около 60%.
Энурез не всегда стоит считать болезнью, говорит педиатр Евгений Комаровский. Чаще всего это — проявление недостаточной зрелости в детском возрасте центральной нервной системы и отдельных рецепторов, которые контролируют процессы мочеиспускания.
Статистика в России неутешительная – до 30% родителей наказывают и ругают своих детей за эпизоды ночного недержания мочи. И это куда страшнее, чем сам энурез, считает Комаровский.
Никакими карательными и педагогическими методами нельзя решить проблему, которая не имеет к осознанным действиям малыша никакого отношения. То, что происходит ночью, – непроизвольно, происходит само по себе, а потому ребенок ни в чем не виноват.
 Тем не менее, игнорировать ночной энурез нельзя, правильными действиями родители могут помочь малышу справиться с этой неприятной проблемой.
Тем не менее, игнорировать ночной энурез нельзя, правильными действиями родители могут помочь малышу справиться с этой неприятной проблемой.Виды
Чтобы понять, насколько все серьезно, нужно ответить на вопрос, какой именно энурез у малыша присутствует.
Есть первичное и вторичное недержание:
- первичной проблему называют в том случае, если она имела место всегда, чуть ли не с самого рождения;
- вторичный энурез – состояние, возникшее после каких-то травмирующих событий, болезни, после как минимум полугодового перерыва в ночных «казусах».
Чаще всего у восьми из десяти детей наблюдается именно первичная форма.
 К тому же энурез бывает моносимптомным, когда единственным проявлением являются мокрые простыни и пижамки по утрам и полисимптомным, когда и в течение дня ребенок испытывает очень частые позывы к мочеиспусканию. Полисимптомная форма встречается примерно у 15% малышей.
К тому же энурез бывает моносимптомным, когда единственным проявлением являются мокрые простыни и пижамки по утрам и полисимптомным, когда и в течение дня ребенок испытывает очень частые позывы к мочеиспусканию. Полисимптомная форма встречается примерно у 15% малышей.По времени суток выделяют дневной, ночной и комбинированный энурез. У подавляющего большинства детей (не менее 85-90%) недержание происходит только ночью.
Причины
Доктор Комаровский считает, что основная причина детского ночного энуреза кроется в незрелости центральной нервной системы, и повлиять на процесс ее созревания довольно сложно. Зато в определенное время, когда нервная система дозреет, от проблемы не останется и следа. По такому сценарию все проходит у 85% ребят.

- Медики давно обратили внимание на то, что детки, чьи родители писались во сне, с вероятностью от 50 до 75% тоже будут страдать энурезом. Но даже если родители никогда, даже в самом нежном возрасте, не страдали подобным, то риск развития недержания все равно составляет от 15 до 20%. Комаровский подчеркивает, что случиться такое может абсолютно с каждым.
- В качестве сопутствующего симптома энурез может встречаться при разных заболеваниях нервной системы, при проблемах с гормонами и здоровьем мочевыводящей системы, и также при некоторых психических нарушениях.
- Невротический энурез может быть ответной реакцией нервной системы на пережитый стресс, психологическую травму (встречается примерно в 5% случаев), эндокринопатический энурез – следствие нарушения гормонального фона, например, им чаще страдают дети с сильным ожирением, а также с сахарным диабетом. Эпилептический энурез – один из симптомов эпилепсии.
- Развиться энурез может после перенесенных тяжелых заболеваний, после воспалительных недугов мочевыводящих путей (например, после цистита или пиелонефрита).
 Причинами «ночных неприятностей» могут быть нейрогенный мочевой пузырь и некоторые аномалии в строении органов мочевыводящей системы.
Причинами «ночных неприятностей» могут быть нейрогенный мочевой пузырь и некоторые аномалии в строении органов мочевыводящей системы.
Комаровский подчеркивает, что ни тот факт, что ребенок раскрывается во сне, ни присутствие в рационе какой-то определенной пищи не влияют на частоту проявлений.
Официальная статистика гласит, что до 95% случаев энуреза не имеют под собой патологических причин, которые мы перечислили. Ребенка обследуют, но никаких отклонений у него не обнаруживают, что подтверждает версию о том, что преимущественная причина все-таки кроется в возрастных особенностях нервной системы.
На вопрос, в каком возрасте ребенок должен в норме перестать писаться по ночам, доктор Комаровский отвечает, что вполне естественно, если проблема будет сохраняться до 5-7 лет.
 Дневной энурез в норме должен проходить к 4 годам. Но нормы довольно условны.
Дневной энурез в норме должен проходить к 4 годам. Но нормы довольно условны.Как проявляется?
Наиболее часто энурез проявляется однократным или неоднократным мочеиспусканием по ночам. Писаться малыш может не каждую ночь и, по словам Комаровского, важную роль играет именно динамика – сколько сухих ночей было в месяц в 3 года, в 4 года и далее. В норме динамика должна присутствовать, и она должна быть положительной. Чаще всего писаются дети в фазе глубокого сна, в первой половине ночи. После опорожнения мочевого пузыря они не просыпаются.
Если энурез у ребенка осложненный, то к ночному мочеиспусканию добавляются дневные проблемы: малыш часто или редко ходит по малой нужде в туалет, струя мочи слабая.
 Довольно часто дети отличаются повышенным нервным возбуждением, страдают ночными кошмарами или иными формами нарушения сна. При неврозоподобной форме могут наблюдаться задержки развития речи, заикание, тики.
Довольно часто дети отличаются повышенным нервным возбуждением, страдают ночными кошмарами или иными формами нарушения сна. При неврозоподобной форме могут наблюдаться задержки развития речи, заикание, тики.Как найти причину?
Евгений Комаровский советует родителям отбросить ложный стыд и обратиться с проблемой к педиатру. При необходимости детский врач сможет привлечь на помощь узких специалистов – уролога, невролога, эндокринолога или детского психиатра.
Очень поможет доктору в установлении истинной причины родительский дневник мочеиспусканий чада. Вести его рекомендуется на протяжении хотя бы нескольких месяцев.
В специальном блокноте нужно отмечать количество сухих и мокрых ночей, а также указывать общее количество мочеиспусканий в сутки и обстоятельства.
 Например, в этот день заболел гриппом или ходил в цирк, где получил массу новых впечатлений.
Например, в этот день заболел гриппом или ходил в цирк, где получил массу новых впечатлений.Из диагностических инструментов и методов будут полезными и информативными общий анализ мочи и клинический анализ крови, биохимические анализы, бакпосев мочи. Чтобы исключить анатомические проблемы, делают УЗИ мочевого пузыря, мочеточников и почек. Также могут назначаться другие методы: цистометрия, сфинктерометрия. По особым показаниям могут назначить уретроскопию или цистоскопию, а также рентген мочевого пузыря.
Лечение
Лечение будет зависеть от выявленной причины. Одному ребенку показана гормональная терапия, а другому – применение седативных препаратов и сеансы психотерапии (с 10 лет).
- При всех формах рекомендуется приучить ребенка обязательно ходить в туалет перед тем, как отправиться в постель.
 Комаровский рекомендует ограничивать потребление малышом жидкости во второй половине дня. В первой половине ночи можно будить кроху для того, чтобы высадить его
Комаровский рекомендует ограничивать потребление малышом жидкости во второй половине дня. В первой половине ночи можно будить кроху для того, чтобы высадить его
причины и лечение традиционными и народными методами, профилактика
Недержание мочи — распространенная патология, травмирующая психику ребенка. Поэтому причины и лечение энуреза у детей — тема, которая волнует родителей. Чтобы помочь малышу, необходимо тщательное обследование. На основании полученных данных врач назначает эффективную терапию.
Классификация
Энурез имеет код по МКБ-10 F98.0 и является неконтролируемым мочеиспусканием, наблюдающимся у детей старше 4 лет.
В этом возрасте обычно сформировывается условный рефлекс, заставляющий реагировать на наполнение мочевого пузыря. За способность отвечает кора головного мозга.
К 5 годам стенки пузыря крепнут, и около 80% малышей спокойно спят, удерживая урину всю ночь, либо встают от позывов в туалет. Если этого не происходит, и ребенок регулярно просыпается в мокрой кровати, можно говорить о развитии энуреза.

По статистике, от заболевания чаще страдают мальчики, чем девочки. Классификация патологии включает в себя:
- Первичный энурез. Он проявляется с раннего возраста. Крепкий сон мешает ребенку проснуться ночью для похода в туалет. При обследовании провоцирующие факторы не выявляются.
- Вторичный энурез, формирующийся в ответ на психологическую травму или инфекционный процесс. Такая форма болезни может привести к недержанию мочи в любое время суток.
Иногда энурез осложняется энкопрезом. Это редкое явление, означающее недержание кала у детей старше 4 лет.
До какого возраста считается нормой
Младенцы не контролируют мочеиспускание, так как их нервные окончания недостаточно развиты. Когда малыш взрослеет, нервная система нормализует свою функцию. В 3—4 года дети начинают чувствовать наполнение мочевого пузыря и способны удерживать жидкость внутри.
Медики утверждают, что до достижения 4 лет недержание мочи в дневное и ночное время — вариант нормы.
 Разновидности патологии диагностируются у детей, начиная с четырехлетнего возраста.
Разновидности патологии диагностируются у детей, начиная с четырехлетнего возраста.Причины
К энурезу склонны худенькие застенчивые дети, подверженные чрезмерной эмоциональности.
Нередко появлению заболевания способствуют родители, излишне опекающие своих детей либо строго наказывающие за малейшую провинность.
Существуют следующие формы патологии:
- Простая, причина которой чаще всего кроется в наследственности. При обследовании ребенка обычно не выявляются нарушения, но выясняется, что энурез был в детском возрасте у одного из родителей.
- Невротическая, проявляющаяся из-за нестабильности нервной системы. Наблюдается у стеснительных малышей, и может быть спровоцирована испугом.
- Неврозоподобная, возникающая на фоне постоянных истерик. Такие дети склонны к конфликтам в коллективе.

- Эпилептическая, на формирование которой влияет неправильная функция участков коры головного мозга, отвечающая за рефлекс мочеиспускания.
В некоторых случаях детский энурез — следствие проблем эндокринного характера. Неконтролируемое мочеиспускание по ночам — частый симптом гипотиреоза или сахарного диабета.
Иногда предпосылки для болезни формируются в период внутриутробного развития и во время родов. Врачи отмечают, что риск энуреза у ребенка возрастает в таких случаях:
- будущая мать страдает от позднего токсикоза;
- диагностировано внутриутробное инфицирование;
- наблюдается обвитие пуповиной или плацентарная недостаточность;
- беременная болеет сахарным диабетом или страдает от повышенного давления;
- произошло травмирование головного мозга при родах.
Энурез у детей появляется по разным причинам. Большую угрозу несут заболевания ЦНС, например, энцефалит и менингит.
Толчком к недержанию мочи могут стать воспаление легких, вирусная инфекция, туберкулез.
 Частой предпосылкой являются патологические процессы и пороки развития мочеполовой системы.
Частой предпосылкой являются патологические процессы и пороки развития мочеполовой системы.Причины у девочек
Девочки эмоциональны, поэтому остро переживают психологические травмы. На них пагубно влияют:
- ссоры родителей;
- появление младенца в семье;
- конфликты с друзьями;
- смена места жительства или школы.
Причиной энуреза у маленьких девочек могут быть:
- родовая травма;
- крепкий сон;
- питье большого количества воды по вечерам;
- инфекции;
- гормональные нарушения;
- психологические заболевания.
Причины у мальчиков
Психосоматика энуреза у мальчиков объясняется дефицитом внимания, страхом, нервным перенапряжением и стрессами. Нередко проблема настигает гиперактивных детей и тех, у кого не полностью сформированы нервные окончания, связывающие мочевой пузырь с корой головного мозга. В таком случае ребенок не ощущает позывов в туалет и может обмочиться днем.

Распространенными предпосылками заболевания являются:
- травмы опорно-двигательного аппарата;
- нехватка гормона роста;
- нарушение функции гипоталамуса;
- склонность к аллергии;
- болезни, ограничивающие поступление кислорода к клеткам головного мозга;
- инфекционный процесс в мочеполовой системе;
- наследственность.
Замечено, что чаще недержание наблюдается у недоношенных мальчиков.
Провоцирующие факторы
Провоцирующих факторов патологии много. Одним из самых важных считается уменьшение объема мочевого пузыря. Дисфункция проявляется тем, что ребенок способен удерживать количество мочи меньше возрастной нормы.
Чтобы рассчитать среднюю норму объема для ребенка до 12 лет, нужно его возраст умножить на 30 и прибавить 30. Если количество мочи, выводимой из организма за 1 раз, на треть меньше полученного числа, это считается отклонением. При таких показателях ребенок не может выдержать всю ночь, не сходив в туалет.
 Когда крепкий сон мешает это сделать, моча выходит непроизвольно.
Когда крепкий сон мешает это сделать, моча выходит непроизвольно.Среди других факторов педиатры выделяют:
- нервные расстройства;
- хронические запоры;
- глистную инвазию;
- пиелонефрит и цистит;
- врожденные аномалии.
Симптомы и признаки
Если малыш страдает энурезом, у него наблюдается непроизвольное мочеиспускание днем или ночью. Неприятное явление может тревожить несколько раз во время сна в первой части ночи и ближе к утру. Заснувший ребенок обычно не просыпается.
- Заболевание, спровоцированное расстройством нервной системы, сопровождается чрезмерной активностью, заиканием, беспочвенными страхами, истериками днем.
- При кислородном голодании, вызванном воспалением легких или бронхитом, тревожит кашель, одышка, упадок сил.
- Если энурез — побочный симптом сахарного диабета и других эндокринных заболеваний, может проявляться отечность, повышенный аппетит, резкий набор веса или похудение.

- Инфекционный процесс в мочеполовой системе, кроме непроизвольного выделения мочи, характеризуется болью внизу живота, повышением температуры тела, частыми позывами в туалет, резями при мочеиспускании.
Энурез представляет серьезную опасность, так как нарушает качество жизни и мешает социальной адаптации ребенка. Если его не лечить, могут возникнуть признаки нефропатии или заболевание продолжит тревожить, когда ребенок станет взрослым.
Диагностика
При появлении симптомов нужно обращаться к участковому педиатру. Врач проведет обследование и назначит консультацию узких специалистов:
- эндокринолога;
- психиатра;
- уролога;
- невролога.
Требуется собрать полный анамнез и выяснить, страдали ли энурезом родители ребенка. После необходимо сделать:
- общий и бактериологический анализ мочи;
- биохимическое и общее исследование крови;
- УЗИ внутренних органов;
- рентген;
- урографию;
- цистографию;
- неврологическое обследование;
- рентгенографию позвоночника;
- цистоскопию.

Терапия заболевания
Чтобы помочь ребенку справиться с проблемой, нужно направить все силы на устранение причины. При лечении энуреза, который возник из-за инфекции в мочевыводящих путях, назначают:
- противовирусные медикаментозные препараты;
- антибиотики;
- противогрибковые средства.
Если патология вызвана нарушением эндокринной функции, требуется гормональная терапия; нервное напряжение лечится успокаивающими препаратами.
Хорошо себя зарекомендовали мочевые будильники. Это специальные устройства, которые будят ребенка при выделении первых капель урины. Вместо них, можно использовать метод пробуждения по расписанию. Нужно зафиксировать приблизительное время мочеиспускания, поднять малыша немного раньше и отвести в туалет.
Иногда полезна гомеопатия, которую нужно проводить под руководством врача. При нервных нарушениях, беспокойном сне и легкой возбудимости можно воспользоваться средствами:
- Каустикум;
- Креозотум;
- Белладонна.

Гомеопатические препараты наиболее эффективны от первичного энуреза, который протекает без сопутствующих патологий.
Психотерапия
Когда недержание мочи — побочный симптом психосоматического заболевания, необходима помощь психолога. При терапии должен присутствовать близкий человек, с которым у ребенка установлен тесный эмоциональный контакт.
Для лечения чаще всего используются:
- гипноз;
- косвенное внушение;
- арт-терапевтическая техника рисования;
- аутогенные тренировки;
- мотивационная психотерапия.
Самоубеждение помогает нормализовать работу нервной системы и избавиться от энуреза. Известный психотерапевт А. Г. Сытин разработал исцеляющие настрои, которые обеспечивают выздоровление без уколов и таблеток. Методика получила всемирное признание и широко используется за рубежом и в России. Ее суть — лечение словом.
Правильный настрой вызывает психосоматические изменения в организме пациента и формирует положительные эмоции.

Физиотерапия
В комплексном лечении энуреза полезна физиотерапия. Ее применение дает успокаивающий эффект, снимает агрессивность, раздражительность и усиливает связь нервных окончаний мочевого пузыря с корой головного мозга.
По рекомендации медиков используются:
- электрофорез;
- терапия лазером;
- электрическая стимуляция;
- магнитотерапия;
- гальванизация;
- массаж.
Улучшение клинической картины обеспечивает иглоукалывание. Метод предполагает воздействие серебряными и стальными иглами на определенные точки человека в области живота, спины и ног. Рефлексотерапия улучшает состояние при эндокринных заболеваниях, стабилизирует работу нервной системы, избавляет от психологических проблем.
В лечебно-профилактических целях полезна ЛФК. Вылечить энурез можно специальной гимнастикой, например, упражнениями Кегеля, укрепляющими мышцы тазового дна.

Диета
Чтобы лечение было успешным, нужно придерживаться режима дня и откорректировать питание. Из рациона следует исключить полуфабрикаты, жирные, острые блюда и продукты, возбуждающие нервную систему:
- шоколад;
- какао;
- газированные напитки;
- чай;
- копчености.
Питание нужно обогатить свежими овощами, гречневой кашей, молочными продуктами, морской рыбой. Необходимо следить за тем, чтобы последний прием пищи происходил за 4 часа до сна. Более поздний ужин вынуждает организм работать ночью и провоцирует нарушения, способные привести к недержанию мочи.
Следует ограничить употребление жидкости за 3 часа до засыпания.
Медикаментозное лечение
Терапию лекарственными препаратами назначают индивидуально, если доктор считает ее целесообразной. Надо придерживаться рекомендаций, так как медикаменты имеют много противопоказаний.
- Для стабилизации выработки гормона вазопрессина, который регулирует производство мочи по ночам, выписывают антидиуретики — Десмопрессин, Минирин.
 Лекарства нельзя использовать для детей младше 6 лет.
Лекарства нельзя использовать для детей младше 6 лет. - Чтобы укрепить и увеличить объем мочевого пузыря, полезны антихолинергические препараты — Дриптан, Атропин, Левзин. При лечении следует строго соблюдать дозировку.
- Для регуляции производства мочи и усиления чувствительности пузыря назначают ингибиторы простагландинов — Диклофенак, Аспирин.
- Чтобы восстановить работу нервной системы, используют Пирацетам, Фенибут, Пантогам, Пикамилон. Средства стимулируют обменные процессы в клетках ЦНС, благотворно действуют на кору головного мозга, расширяют сосуды.
В детском возрасте оперативное вмешательство проводится редко. Его рекомендуют, когда недержание мочи — следствие врожденных пороков мочеполовой системы.
Средства народной медицины
Ребенку могут помочь народные средства. Перед использованием рецептов нужно проконсультироваться с педиатром. Это поможет избежать аллергической реакции на компоненты состава и других побочных эффектов.

Брусничный отвар
Ягоды и листья брусники положительно действуют на здоровье и укрепляют мочевой пузырь. Для приготовления лекарства надо взять 2 ложки смеси ягод и листьев, залить 0,5 л воды и протомить на водяной бане 20 минут. Остывшее средство отцедить. Принимать 4 раза в день за полчаса до еды, разделив жидкость на равные порции.
В процессе лечения полезно готовить морс из свежих ягод и употреблять его в течение дня вместо компота.
Укроп и петрушка
- Столовую ложку сухих укропных семян залить 250 мл кипятка. Через 2 часа отфильтровать. Детям до 10 лет принимать по 100 мл перед завтраком. В старшем возрасте дозировка увеличивается до 200 мл.
- Корень петрушки измельчить. Отмерить столовую ложку, залить стаканом воды и довести до кипения на медленном огне. Пить по 2 большие ложки во время ужина.
Лавровый лист и подорожник
Проварить 10 крупных лавровых листов 3 минуты в 0,5 л воды.
 Остудить. Употреблять жидкость 3 раза в день перед едой по 100 мл. Продолжительность лечения — неделя.
Остудить. Употреблять жидкость 3 раза в день перед едой по 100 мл. Продолжительность лечения — неделя.Чайную ложку сухих листьев подорожника заварить в стакане кипятка. Прикрыть полотенцем и настоять 30 минут. Процеженный настой разделить на 3 порции и выпить во время еды.
Мед
Хорошо воздействует на ребенка медовая вода.
Для избавления от энуреза нужно за полчаса до отхода ко сну дать выпить малышу полстакана теплой воды, в которой растворена чайная ложка майского меда.
Профилактика
Предотвратить неконтролируемое мочеиспускание можно грамотной профилактикой. Она включает в себя:
- соблюдение гигиенических правил;
- своевременное приучение к горшку;
- благоприятную психологическую обстановку в доме;
- ограждение от стрессовых ситуаций.
Полезно, чтобы ребенок активно двигался днем. Это способствует укреплению мышц и благоприятно отражается на развитии. Следует ежедневно делать зарядку, гулять на свежем воздухе, заниматься творчеством.

Перед сном важно отвести ребенка в туалет. Нужно поддерживать комфортную температуру в комнате. Если малыш испытывает страхи, лучше оставлять в комнате включенный ночник.
Борьба с энурезом — длительный процесс, в течение которого ребенку необходима поддержка и внимание родителей. Доверительные отношения в семье помогают преодолеть проблемы и ускоряют выздоровление.
формы, причины, симптомы и лечение
Энурез у детей – это патологический процесс, который обусловлен непроизвольным выделением мочи, преимущественно во время сна. Такие подтекания могут возникать как единожды, так и несколько раз за ночь. Следует отметить, что в этиологии дневного или ночного энуреза у детей лежат не только патологические процессы, но и психосоматический фактор, так как в некоторых случаях причиной неконтролируемого выделения мочи в ночное или в дневное время является сильный стресс, сложная психологическая обстановка в семье или постоянное нервное напряжение.

Онлайн консультация по заболеванию «Энурез у детей».
Задайте бесплатно вопрос специалистам: Уролог.
Диагностика дневного или ночного энуреза у детей подразумевает проведение физикального осмотра, лабораторные и инструментальные методы исследования. Лечение, как правило, основывается на приёме медикаментов, физиотерапевтических процедурах и занятиях с детским психологом.
По международной классификации заболеваний десятого пересмотра это заболевание относится к разделу «Недержание мочи неорганического происхождения», отчего имеет своё собственное значение. Код по МКБ-10 – F98.0.
Этиология дневного или ночного недержания мочи несколько будет отличаться в зависимости от возрастной группы детей. Так, у ребёнка дошкольного и младшего школьного возраста причиной недержания мочи может быть следующее:
- окончательно не сформировался рефлекс – в этом случае, это не всегда выступает патологическим процессом, так как скорость формирования нервной системы у детей может отличаться;
- гиперактивность;
- инфекции в мочеполовой системе, в особенности, что касается мочеиспускательного канала;
- нарушение работы внутренней секреции;
- проблемы в области гормонального фона;
- аллергические реакции;
- длительное использование памперсов – педиатры рекомендуют отказаться от них до двух лет. В особенности это касается мальчиков;
- повреждение позвоночника;
- дефицит внимания или, напротив, гиперопека;
- заболевания, которые приводят к отставанию в развитии;
- родовые травмы.
Кроме этого, следует учитывать и то, что в течение дня ребёнок может просто выпивать слишком большое количество жидкости и у него может быть очень крепкий сон. Однако это вовсе не говорит о том, что обращение к врачу не требуется. Напротив – замалчивание этой проблемы в будущем может привести к серьёзным психологическим нарушениям.
Ночной или дневной энурез у детей подросткового возраста часто спровоцирован такими этиологическими факторами:
- гормональная перестройка, что является вполне естественным физиологическим процессом в этом возрасте;
- врождённые патологии мочеполовой системы;
- нарушение «сторожевого» рефлекса;
- стрессы, психоэмоциональная нестабильность;
- нарушение отделов нервной системы врождённого характера.
Установление этиологического фактора, в этом случае, очень важно – учитывая это, врач может точно определить, как лечить ночное недержание мочи у детей. По этой же причине не следует самостоятельно сопоставлять причины и лечение, так как это грозит развитием серьёзных осложнений и не только в детском возрасте.
Основные формы энуреза у детей
В медицине принята общая классификация ночного или дневного недержания мочи у детей. Выделяют такие формы:
- первичный – такая форма патологии считается наиболее лёгкой, ввиду того, что в 98% случаев проходит самостоятельно и лечение не требуется;
- вторичный;
- неосложненный – энурез не осложнён другими заболеваниями;
- осложнённый – патология протекает совместно с другими заболеваниями мочеполовой системы. Также не исключаются и заболевания относительно других систем организма;
- невротический энурез;
- неврозоподобный энурез.
Две последние формы заболевания в большинстве случаев обусловлены психологическими проблемами. Кроме этого, часто наблюдается, что при невротической форме энуреза дети бояться засыпать, так как во сне происходит неконтролируемое выделение мочи.
Клиническая картина этого заболевания довольно специфична, поэтому, как правило, проблем с постановкой диагноза не возникает. Следует отметить, что если у ребёнка присутствует неосложненная форма этого недуга, то недержание мочи будет выступать практически единственным признаком.
В целом это заболевание представлено следующими симптомами:
- непроизвольное выделение мочи присутствует в ночное время, чаще в первой половине ночи, то есть в фазу глубокого сна. В режиме бодрствования симптом у ребёнка проявляется крайне редко;
- приступы подтекания мочи редко приводят к тому, что ребёнок просыпается;
- повышенная тревожность;
- психоэмоциональная нестабильность;
- стеснительность;
- нарушение цикла сна;
- заикание;
- отставание в развитии;
- беспричинные приступы страха и истерики;
- проблемы с мочеиспусканием – учащённые позывы или, напротив, длительное удержание мочи.
В том случае, если заболевание обусловлено другими инфекционными заболеваниями со стороны мочеполовой системы, то общая клиническая картина будет дополняться характерными признаками.
Так как о дополнительных симптомах ребёнок может не сказать родителям или просто невнятно их обозначить, при наличии ночного или дневного недержания мочи нужно обращаться к врачу, а не проводить лечение народными средствами и другими методами, которые не имеют отношения к медицине.
Профильным медицинским специалистом в этом случае является детский уролог/гинеколог. Однако ввиду того что энурез у детей очень часто является не только урологической проблемой, может понадобиться консультация таких специалистов:
- невролог;
- эндокринолог;
- детский психолог.
Диагностика включает в себя проведение таких мероприятий:
- забор крови для общего и биохимического анализа;
- общий анализ мочи;
- микроскопическое исследование соскоба со слизистой половых органов;
- бакпосев мочи;
- УЗИ мочевого пузыря и почек;
- цистометрия, цистоскопия;
- урофлоуметрия;
- сфинктерометрия;
- профилометрия;
- электромиография;
- электроэнцефалография.
По результатам диагностических мероприятий врач может определить, как лечить энурез у ребёнка.
Лечение ночного энуреза у ребёнка подразумевает только комплексный подход, а именно:
- физиотерапевтические процедуры;
- приём медикаментов;
- психотерапия.
Медикаментозное лечение назначается исходя из формы недуга и возраста ребёнка. В целом врач может назначить следующие лекарства от энуреза у детей:
- антихолинергические;
- антидепрессанты трициклического ряда;
- заменители антидиуретического гормона;
- витаминно-минеральные комплексы.
Что касается физиотерапевтических процедур, то сюда следует отнести:
Лечение энуреза у детей народными средствами возможно, но только после консультации с лечащим врачом. В этом случае могут использоваться следующие отвары:
- вишнёво-черничный;
- из укропа;
- из зверобоя и золототысячника.
Также можно давать ребёнку чай из брусники, черники и кукурузных рылец. В аптеке можно приобрести специальную винную настойку из репешка.
Таблетки от недержания мочи, народные средства и другие методы лечения назначаются строго лечащим врачом, поэтому самостоятельно давать ребёнку какие-либо препараты нельзя.
В отдельных случаях врач может назначить ребёнку диету, при энурезе она подбирается сугубо индивидуально. В целом питание ребёнка должно быть облегчённым, но достаточно калорийным. Как правило, проводят лечение энуреза у ребёнка в домашних условиях.
При условии, что лечение будет начато своевременно, осложнений можно избежать, а полное выздоровление при некоторых формах недуга составляет 98% от общих случаев.
В этом случае профилактические мероприятия подразумевают под собой следующее:
- следует приучать ребёнка к режиму;
- начиная с двух лет, ребёнок не должен находиться в памперсе, его нужно приучать к горшку;
- нужно следить за интимной гигиеной малыша;
- стрессы, нервное напряжение и другого рода негативные факторы следует исключить из окружения ребёнка.
Если у ребёнка замечено ночное недержание мочи несколько ночей подряд нужно обращаться к врачу. Своевременно начатое лечение существенно повышает шансы на полное выздоровление.
Поделиться статьей:
Все ли корректно в статье с медицинской точки зрения?
Ответьте только в том случае, если у вас есть подтвержденные медицинские знания
Недержание мочи у детей (энурез): причины и лечение
Недержание мочи, или энурез, может диагностироваться у людей разных возрастных категорий. В большинстве случаев болезнь развивается у детей в возрасте от 5 лет.
Пятилетний ребенок начинает волевыми усилиями сдерживать позывы на мочеиспускание, если это не удается, прибегают к лечению болезни, приносящей огорчения.
Недержание мочи у детей лечится как традиционными методами, так и рецептами народной медицины.
Что представляет собой патология
Недержание мочи у детей является вторичным заболеванием, к которому приводят психические травмы. Часто симптомы детского заболевания вызывают раздражение у родителей, не понимающих, что ребенку нужна серьезная терапия.
Ночной энурез проявляется у детей в 10 раз чаще, чем дневной. Нередко малыши страдают двумя формами патологии.
Классификация болезни
В зависимости от того, в какое время суток проявляются симптомы энуреза, различают 2 вида заболевания: ночное недержание мочи и дневное.
Энурез разделяют также по частоте проявления симптомов:
- Первичная форма патологии определяется, если у ребенка практически отсутствуют перерывы между обострением заболевания.
- Вторичную форму болезни определяют, если длительное время недержание мочи не проявляется, после чего отклонения снова имеют место.
По проявлению симптомов различают: энурез моносимптомный и полисимптомный.
Моносимптомный тип болезни характеризуется:
- Отсутствием позывов;
- Безболезненностью мочеиспускания.
Полисимптомный тип проявляется:
- Болезненностью при акте мочеиспускания;
- Частыми позывами;
- Позывы настолько сильны, что удержать их не возможно;
- Нередко отмечаются осложнения болезни.
Ночной тип болезни
Если ребенок спит, при заболевании он не может контролировать себя, чтобы проснуться для опорожнения мочевого пузыря, и утром обнаруживают, что он описался.
Чаше такое происходит после дневных психотравм, произошедших или после физических перегрузок, например, когда малыш много бегал, играл. У мальчиков ночное недержание мочи бывает значительно чаще, чем у девочек.
Дневной тип заболевания
Проявление дневного энуреза у детей происходит по причине торможения коры головного мозга в течение дня. Дневным недержанием урины представительницы слабой половины страдают наравне с мальчиками.
Причинами данного вида энуреза является истощение в результате эмоциональных переживаний или присутствия урологической патологии.
Почему развивается болезнь
Появление предпосылок к заболеванию энурезом может быть связано с внутриутробным развитием малыша.
Факторами риска выступают:
- Гестоз,
- Внутриматочная инфекция,
- Обвитие пуповиной.
Отмечено, что в большей степени патологией страдают:
- Дети с малым весом,
- Те, кого родители чрезмерно опекают,
- Дети из неблагонадежных семей.
Недержание мочи может иметь следующие причины:
- Наследственность. Наиболее часто болезнь передается сыну от отца.
- Незрелая центральная нервная система. Ребенок не чувствует сигнала о переполнении мочевого пузыря и не просыпается.
- Психологический дискомфорт. Стрессовые ситуации, неприятные перемены в семье, постоянное чувство страха.
- Гормональные патологии.
- Инфекционные заболевания половых путей.
- Слабость мочевого пузыря.
- Частые переохлаждения.
Важно! Иногда родители ищут причины недержания мочи, связывая их с какой-либо болезнью, что бывает очень редко. У большей части детей диагностируется первичный энурез, связанный с отсутствием контроля за функциями мочевого пузыря, начиная от рождения.
При вторичном энурезе ребенок умеет управлять мочеиспусканием, но существуют какие-либо причины недержания мочи из-за развившейся патологии.
Диагностика
Главное, на что обращается внимание при диагностировании энуреза детского возраста, это имеющиеся жалобы и семейный анамнез.
По статистике, в 75% случаев маленький пациент, страдающий заболеванием, имеет хотя бы одного из родителей, имевших в прошлом такую же патологию.
Анамнез
После выяснения характера воспитания маленького пациента, фиксируют:
- Как часто бывают случаи энуреза.
- Тип недержания урины,
- Часто или редко бывают позывы.
- Ощущается ли болезненность при мочеиспускательном акте.
- Какие инфекции мочеполовых путей были перенесены.
Выясняется также наличие перенесенных болезней, способствующих повышению раздражительности мочевого пузыря.
Диагностика патологии включает исследование мочи: общий и бактериологический анализ. Проводится также цистоскопия, экскреторная урография.
Как лечить
Гарантии полного излечения детского недержания мочи не дает ни один из известных методов.
Терапевтические методики условно разделяют на 3 группы:
- Медикаментозные.
- Психотерапевтические.
- Режимные.
Успех терапии энуреза возможен, если существует заинтересованное участие родителей и маленьких пациентов.
Медикаментозная терапия
Лечение медицинскими препаратами назначают при отрицательных результатах других видов лечения. Подбирается лекарство соответственно причинам, вызвавшим болезнь, а также особенностям детского организма.
Наиболее эффективными при терапии патологии считают препараты, назначаемые по следующим медицинским показаниям:
- Если недержание мочи носит невротический характер, назначают транквилизаторы: Гидроксизин, Медазепам, Мепробамат.
- При наличии у детей задержки развития, признаков невротизации используют: Пирацетам, Семакс, Глицин.
Прием лекарственных средств осуществляется по назначению при строгом контроле врача.
Психотерапия
Методы психотерапии призваны корректировать невротические расстройства. Десятилетнему ребенку для внушения и самовнушения предлагают использовать формулы просыпания при мочеиспускательных позывах.
Перед отходом ко сну произносится формула: Утром моя постель всегда суха. Я быстро встаю сам, если хочу помочиться. У меня это здорово получается.
Лежа в постели, маленький пациент мысленно представляет ощущения при наполненном мочевом пузыре и свои дальнейшие действия.
Физиотерапия
При лечении энуреза используют физиотерапевтические методы.
Маленьких пациентов лечат:
- тепловыми процедурами,
- циркулярным душем,
- электростимуляцией тазовых мышц,
- массажем.
Применяется:
- лазеротерапия,
- магнитотерапия,
- иглорефлексотерапия.
Режимные методы лечения
При всех известных методах терапии недержания урины наиболее действенным считается поведенческое лечение.
- Со стороны членов семьи больной должен чувствовать проявление терпимости. Грубость, наказания могут привести к нежелательным последствиям. Важно внушать ребенку уверенность в победе над болезнью, эффективность применяемой терапии.
- Родные больного должны строго контролировать рацион питания, количество жидкости, выпиваемой перед отходом ко сну. Ограничить следует блюда, содержащие высокий процент жидкости (не только супы, но и овощи, фрукты), но полноценность питания не должна страдать.
- Постель не должна быть мягкой.
- Обязательно посещение туалета перед тем, как лечь в постель. Возле кроватки должен стоять горшок. Следует оставить включенным светильник, иногда дети боятся темноты.
- Ребенок не должен испытывать переохлаждений.
- Родители должны обеспечить исключение стрессовых ситуаций, переутомления маленького пациента.
Вместе с поведенческой терапией назначаются лекарственные препараты, используются также народные методы.
Народные рецепты
Для лечения энуреза применяются как отвары одного лекарственного растения, так и травяные сборы. Проверенным способом народной медицины при лечении энуреза у детей считают применение укропного семени.
Рецепт 1. Заваривают 1 столовую ложку семени укропа 200 мл кипящей воды. После настаивания в течение часа выпивают настой за 2 приема. Курс лечения 12 дней.
Рецепт 2. Берут по 2 чайных ложки сухих измельченных растений: спорыша, зверобоя, бессмертника. После смешивания столовую ложку растений заливают стаканом кипящей воды, настаивают в продолжение 2 часов в термосе. Маленький пациент должен выпивать по 50 мл отвара за 15 мин. перед каждым приемом пищи.
Рецепт 3. Смешивают зверобой и тысячелистник в равных пропорциях. Применяют в качестве заварки для чая.
Рецепт 4. 0,5 стакана сухих листьев брусники заливают половиной литра кипящей воды, настаивают10 минут. После часового настаивания процеживают. Дают ребенку по 100 мл отвара за 10 мин. до еды, кроме ужина. Днем наблюдается повышенное мочеотделение, а ночью ребенок спит спокойно.
Советы родителям
При лечении ребенка от энуреза большое значение имеет активная помощь родителей.
Чтобы поскорее избавить свое чадо от патологии, следует воспользоваться приведенными рекомендациями:
- В семье должна быть создана благоприятная психологическая атмосфера. Особенно, если причины энуреза известны.
- Между родителями и ребенком должны существовать доверительные отношения. Ребенку нужно, чтобы он знал: мокрая постель – это проблема, встречающаяся у многих людей, и она скоро будет решена. Дети боятся насмешек, что приводит их к замыканию в себе.
- Питание ребенка должно быть полноценным. Исключаются полуфабрикаты, соленое, острое, овощи и фрукты, содержащие высокий процент воды. Перед сном употребление жидкости нужно свести к минимуму.
- Следует уменьшить время, отведенное для просмотра телепередач, сидение за монитором компьютера, что отрицательно воздействует на нервную систему ребенка.
- Перед отходом ко сну лучше поиграть в спокойные игры.
- Посещение туалета перед сном – обязательно.
Выполнение рекомендаций родителями способствует приучению ребенка к режимным требованиям, успокоительно действуют на нервную систему, что благотворно влияет на процесс выздоровления
Детский энурез: причины и лечение
Энурез не является современным заболеванием, и известно еще с давних времен. Впервые об энурезе упоминали в 1550 году до н.э. Еще в конце прошлого века заболеванием страдало около полмиллиарда человек.
Вследствие этого, члены семьи воспринимают энурез у ребенка как тяжкую ношу, как испытание, то таким поведением вселяют в малыша неуверенность в себе и восприятие себя неполноценным. Разберемся, что это за заболевание и как его лечить.
Что такое энурез
Под диагнозом энурез понимают недержание мочи, которому подвержены в основном дети в возрасте от пяти лет. Современные врачи считают патологией недержание во время сна именно с этого возраста, т.к. у детей младшего возраста не развит контроль мочевого пузыря, и мокрая постель не является отклонением от нормы.
У детей, страдающих энурезом, часто происходит чередование мокрых и сухих ночей, и в этом случае можно говорить о неярко выраженном течении заболевания.
Для многих семей, в которых ребенок страдает энурезом, это становится огромным испытанием. Родители, в силу незнания методов лечения, часто наказывают ребенка, и тем самым затягивают лечение.
Многочисленные средства массовой информации развили миф о том, что энурез вылечить достаточно сложно, и порой не всегда получается. Вследствие этого, члены семьи воспринимают болезнь как тяжкую ношу, как испытание и таким образом вселяют в ребенка неуверенность в себе и восприятие себя неполноценным.
Классификация детского энуреза
Педиатры и урологи классифицируют энурез по нескольким показателям и факторам. Зачастую это зависит от сформированности навыков контролировать степень наполнения мочевого пузыря.
Таким образом, можно выделить следующие виды энуреза:
ПЕРВИЧНЫЙ
В данном случае вылечить ребенка проще всего, и иногда проблема проходит без лечения. При первичном энурезе дети ранее не контролировали себя, и каждую ночь просыпались в мокрой постели.
ВТОРИЧНЫЙ
При вторичном энурезе родители отмечают период в жизни ребенка, когда проблема не была актуальна, и как минимум полгода ребенок просыпался в сухой постели.
ДНЕВНОЙ
При дневном энурезе ребенок не держит мочу во время бодрствования и в период дневного сна.
НОЧНОЙ
При ночном энурезе мочеиспускание происходит во сне.
СОЧЕТАННЫЙ
При сочетанном энурезе ребенок не контролирует мочеиспускание и днем и ночью.
НЕОСЛОЖНЕННЫЙ
При неосложненном энурезе у ребенка отсутствуют проблемы со здоровьем, которые могли бы влиять на течение заболевания.
ОСЛОЖНЕННЫЙ
При осложненном энурезе в картине болезни ребенка присутствуют нарушения психологического или физического плана.
НЕВРОТИЧЕСКИЙ
При невротическом энурезе дети боятся засыпать, т.к. они очень пугливые и стесняются просыпаться в мокрой постели.
НЕВРОЗОПОДОБНЫЙ
При неврозоподобном энурезе дети не переживают по поводу проблемы, и при отсутствии лечения он может длиться до подросткового периода. Опасность этого вида энуреза состоит в том, что достигнув зрелого возраста, это состояние угнетает человека, и он становится замкнутым.
Причины заболевания
Энурез имеет ряд причин, способствующих возникновению заболевания. Установить их может только грамотный специалист, обратиться к которому необходимо при первых симптомах.
К наиболее распространенным причинам относят следующие:
- Нервная система ребенка не соответствует возрасту. В пятилетнем возрасте «передаточные способности» в состоянии сообщить мозгу о том, что мочевой пузырь наполнен. При незрелости нервной системы ребенок не ощущает нужды, и происходит недержание.
- Ссоры в семье и другие стрессовые факторы пагубно влияют на ребенка, и в зависимости от типа реагирования на внешние раздражители может развиться энурез.
- К сожалению, наследственность влияет на наличие у ребенка данной проблемы. Если у родителей был прецедент недержания мочи, с большой вероятностью ребенок столкнется с этой же проблемой.
- При заболеваниях мочеполовой системы ребенок может страдать энурезом. У девочек проблема заключается в сужении мочеиспускательного канала, а у мальчиков в узкой крайней плоти.
- Если произошло инфицирование мочевых путей, проблема энуреза может затронуть ребенка.
К менее распространенным причинам недержания врачи относят:
- Эпилептические припадки.
- Ночные приступы остановки дыхания.
- Эндокринные заболевания.
- Побочные действия лекарственных препаратов.
Симптомы энуреза у детей
Распознать энурез представляется возможным по нескольким симптомам, которые могут быть основными и сопутствующими.
К первым относятся следующие симптомы: непроизвольное и учащенное мочеиспускание.
Ребенок, страдающий этой проблемой, становится скрытным, замкнутым в себе, снижается успеваемость в школе. Ряд психологических проблем именуется сопутствующими симптомами.
При первичном осмотре ребенка врачи могут распознать болезнь при наличии у ребенка замедленного пульса, посинения конечностей, снижением температуры тела.
Помимо этих изменений, ребенок проявляет нестабильность поведения в зависимости от времени суток. Утром отмечается вялость и сонливость, а к вечеру ребенок становится гиперактивным, что легко переходит в состояние истерии и неуравновешенности в поведении. Аппетит ребенка снижен, накормить зачастую не представляется возможным, ребенок испытывает жажду.
Диагностика заболевания
В любом заболевании очень важна грамотная и своевременная диагностика. Задача родителей состоит в том, чтобы вовремя обратиться к специалисту и начат
Причины, симптомы и варианты лечения
Проверено с медицинской точки зрения Drugs.com. Последнее обновление 17 июля 2020 г.
Что такое травма головы у детей?
Травма головы может вызвать различные медицинские и хирургические проблемы, от легких до тяжелых. Каждый год детские травмы головы приводят к десяткам тысяч обращений в отделения неотложной помощи и госпитализации в Соединенных Штатах. Хотя 90 процентов всех детских травм головы являются незначительными, тысячи детей умирают, и многие из них ежегодно становятся инвалидами в результате травм головы.
Наиболее частыми причинами детских травм головы в США являются автомобильные аварии, падения, нападения, велосипедные аварии и травмы, связанные со спортом. У младенцев младше 1 года самые серьезные травмы головы связаны с жестоким обращением с детьми.
Дети часто случайно ударяются головой, что приводит к незначительным ушибам, синякам или порезам на коже черепа, но не повреждает мозг внутри. Иногда случаются более серьезные травмы.
Травмы головы могут вызвать сотрясение мозга, которое представляет собой легкую черепно-мозговую травму или ЧМТ.Симптомы сотрясения мозга могут включать головную боль, спутанность сознания, проблемы с концентрацией внимания и усталость и могут быть легкими или тяжелыми.
В большинстве случаев сотрясение мозга рентген или сканирование мозга не показывают никаких повреждений. Сотрясения мозга обычно не вызывают длительного повреждения головного мозга, но повторные сотрясения могут быть очень опасными, подвергая ребенка риску серьезного повреждения мозга.
Детская травма головы редко бывает серьезнее сотрясения мозга. Однако в тяжелых случаях травма обычно возникает в результате прямого удара по черепу.Иногда травма может быть вызвана косвенно, например, когда кровеносные сосуды растягиваются и разрываются, мозг «отскакивает» от внутренней стенки черепа или мозг опухает в результате химических изменений.
Другие виды серьезных травм головного мозга включают:
- Перелом черепа — Перелом черепа — это трещина или перелом одной из костей черепа. В большинстве случаев перелом черепа вызывает только синяк на поверхности мозга. Если череп вдавлен внутрь (вдавленный перелом черепа), части сломанной кости давят на поверхность мозга.Это может потребовать более немедленного внимания и специальной операции для исправления.
- Эпидуральная гематома — это один из самых серьезных видов кровотечения, которое может возникнуть внутри головы в результате перелома черепа. Это происходит, когда острый фрагмент кости рассекает один из крупных кровеносных сосудов черепа. По мере кровотечения из поврежденного сосуда в пространстве между черепом и внешней оболочкой (твердой мозговой оболочкой), покрывающей мозг, образуется скопление крови, называемое гематомой. Разрывающийся кровеносный сосуд обычно представляет собой артерию, а гематома быстро расширяется и давит на мозг.Это может привести к серьезным травмам и даже смерти. Эпидуральные гематомы особенно распространены после серьезных травм виска, например, удара бейсбольной или бейсбольной битой.
- Субдуральная гематома — это скопление крови между оболочками головного мозга и его поверхностью. Это происходит, когда травма головы разрывает любую из крупных вен, по которым кровь отводится от поверхности мозга. Субдуральные гематомы имеют тенденцию медленно увеличиваться в размерах, иногда в течение нескольких дней или недель, с постепенным ухудшением симптомов.Этот тип кровотечения приводит к серьезной травме головного мозга и даже к смерти, если его не диагностировать и не лечить вовремя.
- Внутрипаренхимальные кровоизлияния и ушибы (кровотечение и синяк головного мозга) — Эти травмы затрагивают сам мозг. Оба типа травм вызваны либо прямым ударом по голове, либо косвенным, когда сила травмы одной стороны черепа заставляет мозг отскакивать от другой стороны. Это вызывает повреждение области на стороне мозга, противоположной удару по голове.
После каждой из этих серьезных травм головы внутри мозга может образовываться опухоль, которая увеличивает давление внутри черепа. Тяжелые травмы головы, особенно в результате дорожно-транспортных происшествий и падений с высоты, также могут сопровождаться повреждением костей шеи или важных внутренних органов. Эти дополнительные травмы часто приводят к потере крови, затрудненному дыханию, очень низкому кровяному давлению (гипотонии) и другим проблемам, которые могут осложнить лечение ребенка и затруднить выздоровление.
Симптомы
Травмы головы вызывают множество симптомов в зависимости от типа травмы, ее тяжести и расположения на голове и внутреннем мозге. Неврологические симптомы у ребенка могут включать:
- Обморок (потеря сознания)
- Отсутствие ответа
- Головная боль
- Головокружение
- Сонливость
- Тошнота и рвота
- Путаница
- Затруднения при ходьбе
- Невнятная речь
- Потеря памяти (амнезия)
- Плохая координация
- Иррациональное поведение
- Агрессивное поведение
- Припадки (судороги)
- Онемение или слабость (паралич) части тела
Кроме того, физические знаки могут включать:
- Шишка, синяк или порез на голове
- Видимая вмятина на месте удара
- Черно-синее изменение цвета вокруг глаз или за ухом
- Кровь из уха
- Прозрачная жидкость, сочащаяся из носа (это может быть прозрачная жидкость, которой омывается мозг, протекающая через перелом черепа возле носа)
- Выпуклое мягкое место между костями черепа (родничок) у младенца
Диагностика
В большинстве случаев легкой детской травмы головы родители сначала звонят в кабинет врача, чтобы определить, нужно ли их ребенку обследовать лично.Если вы обратитесь к врачу вашего ребенка по поводу травмы головы, врач захочет узнать:
- Как и когда ваш ребенок повредил голову — Если ваш ребенок упал, врач захочет узнать высоту падения и поверхность, на которую он или она приземлились.
- Физическое описание травмы головы вашего ребенка — есть ли синяк, отек, вмятина на черепе, изменение цвета вокруг глаз или за ухом, утечка жидкости из носа или кровотечение из уха?
- Немедленная реакция вашего ребенка на травму, особенно независимо от того,
- потерял сознание
- знает обо всем вокруг
- имеет любую потерю памяти
- может разговаривать с вами, как обычно
- Любые симптомы, возникшие после травмы, такие как рвота, головная боль, спутанность сознания, сонливость или судороги (судороги)
- Местоположение любой припухлости или синяка на других частях тела, кроме головы
На основании ваших ответов на эти вопросы врач может решить, что дальнейшее медицинское обследование не требуется.В этом случае врач даст вам подробные инструкции о симптомах, за которыми следует следить дома, и о том, что делать, если состояние вашего ребенка изменится.
Если ваш врач скажет вам отвести ребенка в офис или немедленно обратиться в отделение неотложной помощи, вам будут заданы те же вопросы там. Персонал отделения неотложной помощи также захочет узнать о любых лекарствах, которые принимает ваш ребенок, и его или ее истории болезни, включая любые предыдущие травмы головы или головные (неврологические) проблемы, такие как церебральный паралич, эпилепсия или нарушения развития.
После этих вопросов будет проведено тщательное физическое и неврологическое обследование. Если результаты этих экзаменов нормальные, дальнейшие тесты могут не потребоваться. Однако врач может решить наблюдать за состоянием вашего ребенка в течение нескольких часов в отделении неотложной помощи. По истечении этого времени врач может отправить вас домой с инструкциями о конкретных признаках и симптомах, на которые следует обратить внимание в течение следующих 24-48 часов.
Если история, симптомы или физические данные вашего ребенка указывают на серьезную травму головы, необходимы дальнейшая оценка, наблюдение и лечение.
Ожидаемая длительность
Продолжительность симптомов зависит от типа и тяжести травмы. Например, боль от легких травм головы обычно длится всего несколько минут. Симптомы сотрясения мозга часто проходят в течение нескольких минут или часов после травмы, но у ребенка может наблюдаться замешательство, потеря памяти, трудности с концентрацией внимания, головные боли, головокружение или усталость, которые сохраняются в течение нескольких дней или даже дольше. Этот набор симптомов, называемый синдромом после сотрясения мозга, иногда может длиться неделями или даже месяцами.Наиболее тяжелые формы травм головы могут потребовать длительного пребывания в больнице для реабилитации. В редких случаях они могут стать причиной смерти.
Профилактика
Для предотвращения травм головы у детей:
- Никогда не оставляйте ребенка одного на пеленальном столике, кровати, стуле или приподнятой поверхности. Вместо этого поместите ребенка в кроватку, манеж или на пол, если вам необходимо оставить его или ее без присмотра.
- Не используйте детские ходунки, так как эти устройства могут привести к падению и серьезным травмам.
- Установить оконные решетки на окна и поставить калитки безопасности возле дверей и лестниц.
- Если у вас есть малыш, уберите коврики и мебель с острыми краями с детских игровых площадок.
- Если ваш ребенок использует игровую площадку, убедитесь, что под всем игровым оборудованием есть амортизирующая поверхность (толстый кусок резины или глубокий слой песка, опилок или щепы).
- Используйте автокресла, соответствующие возрасту и весу вашего ребенка, пока он или она не сможет правильно пристегнуться к обычному ремню безопасности.
- Убедитесь, что ваш ребенок всегда носит правильно подогнанный защитный шлем во время езды на велосипеде или самокате. Официальный курс по безопасности на велосипеде, если он доступен, может быть очень полезным.
- Если ваш ребенок занимается спортом, дайте ему или ей надеть соответствующий защитный головной убор, подобранный профессионально. Шлемы необходимы в футболе, бейсболе, хоккее, катании на лыжах, роликовых коньках, скейтборде, самокате и сноуборде.
- Не разрешайте ребенку играть на батуте без надлежащего присмотра.
- Когда вы ходите по магазинам, используйте ремень безопасности, чтобы надежно закрепить ребенка на сиденье тележки для покупок. Никогда не оставляйте ребенка в тележке без присмотра и не кладите ребенка в корзину тележки.
Лечение
Детям с легкими травмами головы обычно не требуется никакого лечения, кроме тщательного наблюдения в течение 48 часов. За ребенком с сотрясением мозга также важно тщательное наблюдение, и ребенку, возможно, придется не заниматься спортом в течение длительного периода.Если травма вашего ребенка более серьезная, и он или она находится под наблюдением в отделении неотложной помощи или госпитализированы для наблюдения, медицинский персонал будет периодически оценивать состояние вашего ребенка. Как только ваш врач убедится, что вашего ребенка можно безопасно отправить домой, он или она разрешит вам уйти с инструкциями. Если ваш ребенок жалуется на головные боли, ваш врач, вероятно, порекомендует вам ацетаминофен (тайленол). Не давайте ребенку аспирин, ибупрофен (Адвил, Мотрин), напроксен (Напросин) или индометацин (Индоцин), потому что эти препараты могут увеличить риск кровотечения внутри головы.
Лечение детей с более серьезными травмами головы зависит от типа травмы головы, ее тяжести и локализации. В некоторых случаях ребенку может потребоваться лечение в отделении интенсивной терапии (ОИТ). В зависимости от серьезности черепно-мозговой травмы лечение может включать респиратор, чтобы ребенок мог дышать, и лекарства для контроля боли, ограничения движений тела, уменьшения отека внутри мозга, поддержания артериального давления и предотвращения судорог. Может потребоваться хирургическое вмешательство для дренирования эпидуральной или субдуральной гематомы или лечения вдавленного перелома черепа, кровоизлияния в мозг или ушиба.
Когда звонить профессионалу
Немедленно вызовите скорую помощь, если ваш младенец упал и не реагировал на ваш голос или прикосновение, или если у него или нее возникли проблемы с движением какой-либо части тела. В любой другой ситуации, когда ребенок упадет и ударится головой, обратитесь к врачу за советом. Это самый безопасный поступок, даже если у ребенка нет серьезных травм.
Также немедленно вызовите скорую помощь, если ваш старший ребенок ударился головой и потерял сознание (потерял сознание).Немедленно позвоните своему врачу, если у вашего ребенка болит голова и у него есть какие-либо симптомы, описанные в разделе «Симптомы».
Прогноз
Прогноз зависит от места и тяжести травмы, а также от возраста ребенка. Например, у большинства детей с легкими травмами головы отличный прогноз с очень низким риском долгосрочных осложнений. Однако у младенцев может быть больше шансов получить осложнения, потому что их мозг еще не закончил рост.
Внешние ресурсы
Национальный институт неврологических расстройств и инсульта
http://www.ninds.nih.gov/Национальный институт детского здоровья и развития человека
http://www.nichd.nih.gov/Американская академия неврологии (AAN)
https://www.aan.com/Американская академия педиатрии (AAP)
http: // www.aap.org/Альянс семейных опекунов
http://www.caregiver.org/Национальный реабилитационный информационный центр (NARIC)
http://www.naric.com/Американская ассоциация травм головного мозга
http://www.biausa.org/Фонд травмы мозга
http: // www.braintrauma.org/Национальная администрация безопасности дорожного движения
http://www.nhtsa.dot.gov/Комиссия по безопасности потребительских товаров США (CPSC)
http://www.cpsc.gov/Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
Причины, симптомы и варианты лечения
Что такое гастроэнтерит у детей?
Гастроэнтерит — это воспаление желудка и кишечника, вызывающее диарею, рвоту, тошноту и другие симптомы расстройства пищеварения.В промышленно развитых странах наиболее частыми причинами гастроэнтерита у детей являются вирусы, бактерии (пищевое отравление) и кишечные паразиты.
- Вирусный гастроэнтерит — У здоровых детей вирусные инфекции пищеварительного тракта часто вызывают легкие эпизоды гастроэнтерита. В Соединенных Штатах наиболее частыми причинами вирусного гастроэнтерита у детей являются ротавирусы, аденовирусы, энтеровирусы (в летние месяцы), астровирусы и норволк-подобный вирус (норовирус).Ротавирусы — наиболее вероятная причина инфекционной диареи у детей в возрасте до 5 лет. Все эти вирусы имеют тенденцию распространяться на руках, которые коснулись стула инфицированного человека или поверхностей, загрязненных инфицированным стулом. По этой причине маленькие дети, особенно те, кто только начинает приучать себя соблюдать правила гигиены, особенно уязвимы для вирусного гастроэнтерита. Они могут дотронуться до грязных подгузников (своих или товарищей по играм), забыть помыть руки после посещения туалета, засовывать грязные пальцы в рот, кусать ногти или жевать и сосать игрушки, к которым другие дети прикасались грязными руками. .Родители и воспитатели также могут передавать вирусный гастроэнтерит от ребенка к ребенку, особенно если они не моют руки с мылом после каждой смены грязных подгузников. Кроме того, взрослые, которые сами болеют вирусным гастроэнтеритом, иногда могут передавать свои вирусные инфекции детям, особенно если они готовят детскую еду, не вымыв предварительно руки с мылом. Иногда некоторые вирусы, вызывающие вирусный гастроэнтерит, также обнаруживаются в питьевой воде или продуктах питания, в основном в развивающихся странах и сельских районах, где санитарные условия плохие.В последние годы норовирус получил много внимания в прессе, в основном из-за вспышек вирусов, подобных Norwalk, на круизных лайнерах.
- Бактериальный гастроэнтерит (пищевое отравление) — Пища, которая не была приготовлена или хранилась должным образом, может размножать бактерии на своей поверхности, и эти бактерии иногда производят раздражающие химические вещества, называемые токсинами. Если ребенок ест пищу, наполненную микробами, симптомы гастроэнтерита вызываются либо самими бактериями, либо их побочными продуктами раздражения.Кроме того, некоторые типы агрессивных бактерий, такие как Campylobacter , Salmonella или E. coli 0157 , могут вызывать более тяжелые формы пищевого отравления, вызывающие высокую температуру, тяжелые желудочно-кишечные симптомы и обезвоживание, даже у детей, которые обычно крепкие и здоровые.
- Кишечные паразиты — Кишечные паразиты могут передаваться детям через грязные руки, на загрязненные поверхности игрушек и сантехники, а также через загрязненную воду или пищу. Giardia lamblia , паразит, вызывающий лямблиоз, является наиболее распространенной паразитарной причиной диареи среди детей в Соединенных Штатах, особенно в детских учреждениях.
Ежегодно гастроэнтерит убивает миллионы детей во всем мире, в основном в развивающихся странах, где уровень санитарии и здравоохранения оставляет желать лучшего. Большинство этих детей умирают от крайнего обезвоживания (аномально низкого уровня жидкости в организме) в результате сочетания сильной диареи, рвоты и недостаточного потребления жидкости.Даже в промышленно развитых странах ежегодно случаются миллионы эпизодов гастроэнтерита, особенно у маленьких детей. В Соединенных Штатах ротавирусные инфекции были причиной более 3 миллионов случаев гастроэнтерита у детей каждый год, по крайней мере, 50 000 госпитализаций и 20-40 смертей. К счастью, ротавирусная вакцина, которую вводят младенцам, оказалась очень эффективной в снижении числа умеренных и тяжелых случаев ротавирусной болезни в Соединенных Штатах.
В целом, около 90% детей с гастроэнтеритом в Соединенных Штатах имеют такие легкие симптомы, что их не нужно лечить у врача. Однако иногда гастроэнтерит может привести к сильному обезвоживанию и другим опасным осложнениям. Это чаще встречается у младенцев, детей с хроническими заболеваниями и детей, принимающих иммунодепрессанты.
Симптомы
У детей симптомы гастроэнтерита включают:
- Легкая диарея
- Боль в животе
- Судороги
- Рвота
- Раздражительность (суетливость)
- Плохой аппетит
У некоторых детей также наблюдается субфебрильная температура или головная боль.
Диагностика
Чтобы помочь поставить диагноз, ваш врач может задать следующие вопросы:
- Был ли ваш ребенок контактом с взрослым или ребенком с диареей, особенно в детском саду или дошкольном учреждении?
- Играл ли ваш ребенок с домашним животным, у которого есть желудочно-кишечные симптомы, такие как диарея?
- Ваш ребенок прикасался к домашним рептилиям? Рептилии, особенно домашние черепахи, иногда переносят бактерии сальмонеллы.
- Был ли ваш ребенок недавно в поездке в развивающуюся страну, в каком-либо месте, где питьевая вода не проверяется на регулярной основе, или был рядом с потенциально загрязненными ручьями, озерами или бассейнами в США?
- Пил ли ваш ребенок в последнее время непастеризованное молоко или яблочный сидр, ел немытые овощи или ел пищу, которую оставляли при комнатной температуре на длительное время?
Чтобы оценить риск обезвоживания вашего ребенка, ваш врач также может задать вопросы, связанные с потреблением жидкости вашим ребенком и потерями жидкости за последние несколько часов.В частности, ваш врач может захотеть узнать о:
- Количество эпизодов рвоты
- Может ли ваш ребенок пить жидкость без рвоты
- Количество испражнений
- Является ли стул у вашего ребенка полутвердым, слегка «рыхлым» или очень водянистым.
- Как часто ваш ребенок мочился, часто измеряется как количество мокрых подгузников за последние 8-12 часов или количество посещений туалета с целью помочиться
В большинстве случаев врач диагностирует гастроэнтерит и обезвоживание на основании симптомов, истории контакта с кем-либо с диареей, испорченной пищей или нечистой водой, а также результатов медицинского осмотра.Специальные тесты необходимы редко, если только у вашего ребенка нет необычно серьезных симптомов, таких как:
- Высокая температура или жар, продолжающийся более нескольких дней
- Сильная водянистая диарея
- Цвет кожи и белки глаз желтеют
- Признаки значительного обезвоживания, включая сухость во рту, глазах и коже; без слез при слезах; отсутствие мокрых подгузников в течение последних 8-12 часов; затонувшее «мягкое место» слабый крик; необычная сонливость или отсутствие движений тела; и внезапное снижение веса, которое может произойти с потерей жидкости организма у маленьких детей
- Стул, содержащий кровь или гной
- Диарея, продолжающаяся более двух недель
Если необходимы дополнительные анализы, они могут включать анализы крови для проверки наличия инфекции и обезвоживания, а также другие лабораторные анализы, например, посев кала.В лаборатории образцы стула можно культивировать на предмет наличия бактерий (особенно Campylobacter , Salmonella или, реже, E. coli 0157 ) или исследовать на наличие микроскопических паразитов.
Ожидаемая длительность
У детей большинство случаев легкого неосложненного гастроэнтерита длятся примерно два-три дня. Однако даже после того, как большинство симптомов исчезнет, у вашего ребенка может продолжаться периодический жидкий стул более недели.
Профилактика
Было бы идеально никогда не заразиться этими инфекциями, и своевременное использование вакцин для вашего ребенка может помочь в достижении этой цели.Например, младенцы младшего возраста должны получить ротавирусную вакцину, которая, как было доказано, защищает детей от 85% до 98% тяжелых заболеваний, вызываемых ротавирусом. Существует также вакцина против гепатита А, универсально рекомендованная для всех малышей в возрасте от 12 до 23 месяцев (и дополнительные дозы этой вакцины для детей более старшего возраста и детей).
Кроме того, чтобы предотвратить гастроэнтерит у всех членов вашей семьи, вы можете предпринять следующие шаги:
- Часто мойте руки водой с мылом, особенно после посещения туалета, после смены подгузников и после ухода за ребенком с диареей.Дезинфицирующее средство для рук на спиртовой основе НЕ следует использовать отдельно.
- Мойте руки водой с мылом до и после приготовления пищи, особенно после работы с сырым мясом. Дезинфицирующее средство для рук на спиртовой основе НЕ следует использовать отдельно.
- Стирать одежду, загрязненную диареей, с моющим средством и хлорным отбеливателем. Если поверхности ванной комнаты загрязнены калом, протрите их бытовым чистящим средством на основе хлора.
- Тщательно приготовьте все мясо, прежде чем подавать его семье, и охладите остатки в течение двух часов.
- Убедитесь, что вы не перекладываете приготовленную пищу на немытые тарелки с сырым мясом.
- Тщательно мойте кухонные столешницы и посуду после того, как они были использованы для приготовления мяса.
- Никогда не пейте непастеризованное молоко, непастеризованный яблочный сидр или неочищенную воду.
- Если вы едете в район с плохими санитарными условиями, убедитесь, что члены вашей семьи пьют только воду в бутылках или безалкогольные напитки и не едят лед, сырые овощи или фрукты, которые они не очистили от кожуры.
Если ваш ребенок ходит в детский сад, убедитесь, что весь детский сад часто мыл руки, особенно после смены грязных подгузников и перед приготовлением пищи. Также убедитесь, что ваш центр следует стандартным рекомендациям педиатров по ведению случаев диареи:
- Если у ребенка развивается диарея во время дневного ухода за детьми, сообщите об этом родителю или опекуну, чтобы тот забрал ребенка домой как можно скорее.
- Не позволяйте больному ребенку возвращаться в детский сад, пока диарея не улучшится.
Лечение
У здоровых детей в большинстве случаев гастроэнтерит легкой степени проходит в течение нескольких дней. А пока вы можете попробовать следующие предложения:
- Чтобы предотвратить обезвоживание, поощряйте ребенка пить много жидкости. Ваш врач может порекомендовать определенную марку безрецептурного раствора для пероральной регидратации в дополнение к грудному молоку, смеси или молоку. В целом эти растворы лучше, чем безалкогольные напитки, фруктовые соки или другие подслащенные напитки, которые обычно содержат слишком много углеводов (сахара) и слишком мало натрия (соли) для восстановления нормального баланса жидкости у детей с гастроэнтеритом.
- Если вашего ребенка слишком тошнит, чтобы пить его или ее обычное количество жидкости за один присест, попробуйте делать несколько небольших глотков чаще в течение более длительного периода.
- После того, как рвота вашего ребенка утихнет, постепенно вернитесь к обычной диете, продолжая принимать раствор для пероральной регидратации. Начните с нежирного мяса и сложных углеводов, таких как рис, картофель и хлеб. Временно избегайте жирной пищи и сладких напитков. Если ваш ребенок кормит грудью, как можно скорее возобновите кормление грудью.
- Не давайте ребенку лекарства от диареи без предварительной консультации с врачом. Эти лекарства могут влиять на способность кишечника выводить вредные вирусы, бактерии, паразитов и токсины из организма через стул. Из-за этого будет сложнее определить, когда вашему ребенку действительно становится хуже и ему нужно больше внимания.
- Попросите ребенка отдохнуть в постели, пока симптомы не исчезнут. Не позволяйте вашему ребенку возвращаться в школу, пока диарея не улучшится.
Если у вашего ребенка проявляются признаки значительного обезвоживания и он не может пить жидкости, ваш врач отправит его или ее в больницу для внутривенного введения жидкости (через вену). Вашему ребенку также может потребоваться прием антибиотиков, если анализы стула подтвердят, что причиной гастроэнтерита является более серьезная бактериальная инфекция. В случае кишечных паразитов врач пропишет противомикробные препараты.
Когда звонить профессионалу
Незамедлительно звоните своему врачу, если у ребенка младше 2 месяцев есть симптомы гастроэнтерита.Для детей старшего возраста с диареей и рвотой позвоните своему врачу, если у вашего ребенка есть один из следующих признаков:
- Стул, содержащий кровь или гной, или стул с неприятным запахом
- Признаки обезвоживания
- Кровь или желчь (зеленоватая жидкость) в рвоте
- Сильная боль в животе или вздутие живота
- Желтеют кожа и белки глаз
- История недавних поездок в развивающуюся страну или в любой район с плохими санитарными условиями
- Хроническое заболевание, особенно любое состояние, которое ослабляет иммунную систему или лечатся иммуносупрессивными препаратами
Также незамедлительно позвоните своему врачу, если ваш ребенок принимает какие-либо пероральные лекарства от хронического заболевания и либо его слишком тошнит, чтобы проглотить лекарство, либо его рвота после приема.Детям не рекомендуется пропускать дозы лекарств, рекомендованных их врачами. Не повторяйте прием лекарств, вызванных рвотой, без консультации с врачом.
Прогноз
В целом перспективы отличные. Почти все дети с легким гастроэнтеритом полностью выздоравливают без осложнений.
Внешние ресурсы
Национальный институт аллергии и инфекционных заболеваний (NIAID)
Офис коммуникаций и общественных связей
6610 Rockledge Drive, MSC6612
Bethesda, MD 20892-6612
Телефон: 301-496-5717
http: // www.niaid.nih.gov/Национальный институт диабета, нарушений пищеварения и почек
Офис по связям с общественностью
Building 31, Room 9A04
31 Center Drive, MSC 2560
Bethesda, MD 20892-2560
Телефон: 301-496-4000
http: //www.niddk.nih.gov/Национальный центр инфекционных заболеваний
Управление здравоохранения
Центры по контролю и профилактике заболеваний
Mailstop C-14
1600 Clifton Road
Atlanta, GA 30333
Бесплатный звонок: 1-888-232-3228
http: / / www.cdc.gov/Американский колледж гастроэнтерологии (ACG)
P.O. Box 342260
Bethesda, MD 20827-2260
http://www.acg.gi.org/Американская академия педиатрии (AAP)
141 Northwest Point Blvd.
Elk Grove Village, IL 60007-1098
Телефон: 847-434-4000
Факс: 847-434-8000
http://www.aap.org/Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
Фебрильные судороги — Симптомы и причины
Обзор
Лихорадочный припадок — это судорога у ребенка, вызванная скачком температуры тела, часто из-за инфекции. Они возникают у маленьких детей с нормальным развитием без неврологических симптомов в анамнезе. Когда у вашего ребенка фебрильный припадок, это может быть пугающим, и несколько минут, которые он длится, могут показаться вечностью. К счастью, они обычно безвредны и обычно не указывают на серьезную проблему со здоровьем.
Вы можете помочь, обезопасив своего ребенка во время фебрильного приступа и предложив ему утешение после него. Позвоните своему врачу, чтобы как можно скорее осмотреть вашего ребенка после фебрильного приступа.
Симптомы
Обычно ребенок с фебрильными припадками трясется всем телом и теряет сознание. Иногда ребенок может стать очень скованным или подергиваться только в одной части тела.
Ребенок, страдающий фебрильными припадками, может:
- У вас температура выше 100.4 F (38,0 C)
- Терять сознание
- Встряхивание или подергивание руками и ногами
Фебрильные изъятия делятся на простые и сложные:
- Простые фебрильные судороги. Этот наиболее распространенный тип длится от нескольких секунд до 15 минут. Простые фебрильные судороги не повторяются в течение 24 часов и не характерны для одной части тела.
- Сложные фебрильные судороги. Этот тип длится более 15 минут, возникает более одного раза в течение 24 часов или ограничивается одной стороной тела вашего ребенка.
Лихорадочные припадки чаще всего возникают в течение 24 часов после начала лихорадки и могут быть первым признаком болезни ребенка.
Когда обращаться к врачу
Обратитесь к врачу вашего ребенка как можно скорее после первого фебрильного припадка, даже если он длится всего несколько секунд. Вызовите скорую помощь, чтобы отвезти ребенка в отделение неотложной помощи, если приступ длится более пяти минут или его сопровождает:
- Рвота
- Жесткая шея
- Проблемы с дыханием
- Сильная сонливость
Причины
Обычно температура тела выше нормы вызывает фебрильные судороги.Даже субфебрильная температура может спровоцировать фебрильный приступ.
Инфекция
Лихорадка, вызывающая фебрильные судороги, обычно вызывается вирусной инфекцией и, реже, бактериальной инфекцией. Грипп и вирус, вызывающий розеолу, которые часто сопровождаются высокой температурой, по-видимому, наиболее часто связаны с фебрильными судорогами.
Судорожные припадки после иммунизации
Риск фебрильных судорог может возрасти после некоторых иммунизаций детей.К ним относятся прививки от дифтерии, столбняка и коклюша или кори-паротита-краснухи. После вакцинации у ребенка может развиться субфебрильная температура. Приступ вызывает жар, а не вакцинация.
Факторы риска
Факторы, повышающие риск фебрильного приступа, включают:
- Молодой возраст. Большинство фебрильных судорог происходит у детей в возрасте от 6 месяцев до 5 лет, с наибольшим риском в возрасте от 12 до 18 месяцев.
- Семейная история. Некоторые дети наследуют семейную склонность к припадкам с лихорадкой. Кроме того, исследователи связали несколько генов со склонностью к фебрильным припадкам.
Осложнения
Большинство фебрильных приступов не вызывают длительного эффекта. Простые фебрильные судороги не вызывают повреждения мозга, умственной отсталости или трудностей с обучением и не означают, что у вашего ребенка более серьезное основное заболевание.
Лихорадочные припадки — это спровоцированные припадки и не указывают на эпилепсию.Эпилепсия — это состояние, характеризующееся повторяющимися неспровоцированными припадками, вызванными аномальными электрическими сигналами в головном мозге.
Рецидивирующие фебрильные судороги
Наиболее частым осложнением является возможность повторения фебрильных судорог. Риск рецидива выше, если:
- Первый припадок у вашего ребенка возник в результате низкой температуры.
- Период между началом лихорадки и приступом был коротким.
- У ближайшего родственника в анамнезе были фебрильные судороги.
- Вашему ребенку было меньше 18 месяцев на момент первого фебрильного припадка.
Профилактика
Большинство фебрильных судорог случаются в первые несколько часов после лихорадки, во время первоначального повышения температуры тела.
Предоставление вашему ребенку лекарств
Если дать вашему ребенку младенческий или детский ацетаминофен (детский не аспирин-тайленол и другие) или ибупрофен (детский мотрин, детский мотрин и другие) в начале лихорадки, вашему ребенку может быть комфортнее, но это не предотвратит приступ.
Будьте осторожны при назначении аспирина детям или подросткам. Хотя аспирин разрешен к применению у детей старше 3 лет, детям и подросткам, выздоравливающим после ветряной оспы или гриппоподобных симптомов, нельзя принимать аспирин. Это связано с тем, что аспирин был связан с синдромом Рея, редким, но потенциально опасным для жизни состоянием у таких детей.
Лекарства для профилактики, отпускаемые по рецепту
В редких случаях противосудорожные препараты, отпускаемые по рецепту, используются для предотвращения фебрильных судорог.Однако эти лекарства могут иметь серьезные побочные эффекты, которые могут перевесить любую возможную пользу.
Ректальный диазепам (диастат) или мидазолам для носа могут быть прописаны при необходимости детям, склонным к длительным фебрильным припадкам. Эти лекарства обычно используются для лечения припадков, которые длятся более пяти минут, или если у ребенка случается более одного припадка в течение 24 часов. Обычно они не используются для предотвращения фебрильных судорог.
Ночное недержание мочи — причины, симптомы, лечение, диагностика
Факты
Ночное недержание мочи — обычное явление для детей, от него страдают чаще мальчики, чем девочки. Заболевание встречается примерно у 15% детей в возрасте 5 лет, у 7% детей в возрасте 8 лет и снижается до 1–2% детей в возрасте 15 лет. Он продолжает поражать 0,5% в зрелом возрасте. Хотя дети развивают контроль над мочевым пузырем с разной скоростью, большинство мальчиков могут контролировать свой мочевой пузырь днем и ночью к 6 годам, а большинство девочек к 5 годам. Когда ребенок, достаточно взрослый, чтобы контролировать мочевой пузырь, случайно мочится во время сна , это называется ночной энурез .
Причины
Существует два основных типа ночного энуреза: первичный и вторичный. Первичный тип — это состояние, при котором ребенок все еще мочится в постель после 5-6 лет. Часто это наследственное заболевание. Вторичный тип возникает, когда ребенок, который прекратил ночное недержание мочи по крайней мере на шесть месяцев, снова возвращается, часто из-за эмоционального стресса или состояния здоровья.
Возможные причины первичного ночного энуреза:
- Задержка созревания контроля над мочевым пузырем или неполное приучение к туалету
- генетика — дети, родители которых также мочатся в постель после пяти лет, имеют повышенный риск ночного недержания мочи
- крепко спит — это может сделать детей менее осведомленными о сигналах потребности в мочеиспускании
- Запор — это может не позволить детям полностью опорожнить мочевой пузырь
- Модели мочеиспускания — дети, которые подавляют позывы к мочеиспусканию или откладывают мочеиспускание, могут не развивать координацию с контролем сфинктера и контролем мочевого пузыря
- высокий объем ночной мочи
К редким возможным причинам относятся следующие:
- проблемы с антидиуретическим гормоном (АДГ), гормоном, который заставляет организм удерживать воду — обычно уровни АДГ повышаются ночью, чтобы уменьшить количество продуцируемой мочи; однако у детей с энурезом не наблюдается повышенного уровня АДГ в ночное время, что приводит к увеличению выработки мочи, что может привести к ночному недержанию мочи
- Незначительное повреждение нерва — это может снизить способность ребенка ощущать полный мочевой пузырь
Хотя часто говорят, что эмоциональный стресс вызывает первичный ночной энурез, существует мало научных доказательств, подтверждающих это утверждение.Однако ночное недержание мочи может вызвать чувство стыда и заниженную самооценку.
Причины вторичного ночного энуреза включают следующее:
- эмоциональный стресс (например, рождение брата или сестры, значительная потеря, разлад в семье)
- Инфекция мочевыводящих путей
- Сахарный диабет (редко)
- Ребенок старше 5 или 6 лет, который все еще мочится в постель
- Ребенок, который мочится в течение дня после 4-5 лет
- Ребенок, у которого ночное недержание мочи появляется после перерыва в течение шести и более месяцев
- мочевые симптомы, такие как частое мочеиспускание или боль при мочеиспускании
- Чрезмерная потеря веса или жажда
- Имейте в виду, что ночное недержание мочи довольно часто встречается в возрасте от 5 до 6 лет.
- Сохраняйте деловую позицию и дайте понять, что в этом нет ничего необычного.
- Не вините ребенка; вместо этого предложите поддержку и ободрение.
- Укажите, что ночное недержание мочи является обычным явлением, что его можно исправить и что не в чем чувствовать себя виноватым.
- Не сердитесь, когда ваш ребенок мочится в постель, потому что это может заставить ребенка отказаться от попыток остановить ночное недержание мочи или может привести к эмоциональным проблемам.
- Не давайте детям много жидкости или кофеина (например, шоколада или напитков колы) перед сном.
- Давайте ребенку большую часть дневной жидкости утром и рано днем (40% утром, 40% днем и 20% вечером). Ограничение приема жидкости в вечернее время может помешать детям получить достаточное количество жидкости.
- Поощряйте ребенка к мочеиспусканию перед сном (до 4-7 раз вечером и перед сном).
- Убедитесь, что ваш ребенок имеет свободный доступ к туалету, и поощряйте его вставать и сходить в туалет, если он чувствует позывы к мочеиспусканию ночью.
- Включите ночник в ванной, чтобы дети могли переодеться или пойти в туалет.
- Ведите календарь влажных и сухих ночей — это поможет вам определить, что работает, а что нет.
Симптомы и осложнения
Для спящих детей, которые достаточно взрослые, чтобы контролировать свой мочевой пузырь, симптомы ночного недержания мочи очевидны.Регулярное обнаружение пропитанных мочой простыней — явный признак проблемы. Кроме того, ребенок может просыпаться и плакать ночью, когда возникает недержание мочи, или будить опекунов, чтобы предупредить их.
Наиболее частым осложнением ночного недержания мочи является влияние на самооценку и эмоциональный стресс, который он вызывает у детей. Убедить детей в том, что это случайность (и не возлагать вину на них), является ключом к управлению психологическими эффектами. Многие дети, которые мочатся в постель, могут бояться остаться на ночь в доме друга, если они намочат постель там.
Выполнение диагностики
Поскольку многие дети в возрасте до шести лет все еще мочатся в постель, любой из следующих признаков указывает на необходимость обращения к врачу:
Можно провести лабораторные анализы, чтобы убедиться, что ночное недержание мочи не вызвано инфекцией мочевыводящих путей или другими заболеваниями, такими как диабет.При обнаружении этих заболеваний можно начинать лечение.
Лечение и профилактика
Детей в возрасте до 5 или 6 лет не лечат от ночного недержания мочи, потому что они обычно перерастают эту проблему.
Вот несколько стратегий для родителей, чтобы помочь детям, которые мочатся в постель:
Активное лечение ночного недержания мочи может быть полезным, если это существенно влияет на отношения ребенка или успеваемость в школе. Лечение может включать сигнализацию ночного недержания мочи или прием лекарств.
Тревога ночного недержания мочи срабатывает, когда ребенок пропускает первые несколько капель мочи и будит его или ее. Сигнализация срабатывает для большинства детей после 12 недель использования. Сигнализация наиболее эффективна для детей от 7 до 8 лет. Для того, чтобы лечение тревогой было успешным, ребенок должен быть мотивирован, а родители должны быть готовы к прерыванию сна. В некоторых случаях будильник может не разбудить ребенка в течение первых нескольких недель, и родители должны разбудить ребенка.
Лекарства — еще один вариант лечения ночного недержания мочи. Детям в возрасте 5 лет и старше можно принимать десмопрессин *, лекарство, которое снижает количество вырабатываемой организмом мочи, но это не остановит ночное недержание мочи.Следует проявлять особую осторожность, чтобы не пить жидкости за час до и через восемь часов после приема этого лекарства. Побочные эффекты включают заложенность носовых пазух, насморк, головную боль и боль в животе.
Другой вариант — лекарство под названием имипрамин, которое также доступно для детей старше 6 лет. Имипрамин относится к классу препаратов, называемых трициклическими антидепрессантами. Он действует немедленно, чтобы предотвратить ночное недержание мочи. Могут возникнуть такие побочные эффекты, как изменение режима сна, головная боль и изменение аппетита.Как и все лекарства, между приемами имипрамин необходимо безопасно хранить в недоступном для детей месте.
Если есть семейные проблемы (психические или эмоциональные), затрагивающие ребенка или другого члена семьи, они также могут быть первопричинами ночного недержания мочи и требуют внимания. В противном случае ночное недержание мочи может привести к эмоциональному и психологическому стрессу на всю жизнь.
Авторские права на все материалы принадлежат MediResource Inc. 1996–2020 гг. Условия использования. Содержимое этого документа предназначено только для информационных целей.Всегда обращайтесь за советом к своему врачу или другому квалифицированному поставщику медицинских услуг по любым вопросам, которые могут у вас возникнуть относительно состояния здоровья. Источник: www.medbroadcast.com/condition/getcondition/Bedwetting
Детский пузырно-мочеточниковый рефлюкс — условия и методы лечения
Что такое пузырно-мочеточниковый рефлюкс?
Пузырно-мочеточниковый рефлюкс (ПМР) возникает, когда моча из мочевого пузыря попадает обратно в мочеточники и почки.Это состояние чаще всего диагностируется в младенчестве и детстве. Ребенок с пузырно-мочеточниковым рефлюксом подвержен риску развития рецидивирующих инфекций почек, которые со временем могут вызвать повреждение и рубцевание почек.
Что вызывает пузырно-мочеточниковый рефлюкс?
Пузырно-мочеточниковый рефлюкс у ребенка может развиваться по разным причинам. Некоторые из наиболее частых причин включают:
- Наличие у родителей или братьев и сестер VUR
- Тяжелые патологические паттерны мочеиспускания, такие как чрезмерное задержание мочи
- Рождение с дефектами нервной трубки, такими как расщелина позвоночника
- Наличие других аномалий мочевыводящих путей, например как задние уретральные клапаны, уретероцеле или дупликация мочеточника
В младенчестве это заболевание чаще встречается среди мальчиков, потому что во время мочеиспускания давление во всех мочевых путях увеличивается.В раннем детстве аномалия чаще встречается у девочек. VUR чаще встречается у детей европеоидной расы, чем у детей афроамериканского происхождения.
Каковы симптомы пузырно-мочеточникового рефлюкса?
Ниже приведены наиболее распространенные симптомы пузырно-мочеточникового рефлюкса, однако у каждого ребенка симптомы могут отличаться. Симптомы могут включать:
- Инфекция мочевыводящих путей (инфекции мочевыводящих путей редко встречаются у детей младше 5 лет и маловероятны у мальчиков в любом возрасте, если не присутствует ПМР)
- Проблемы с мочеиспусканием, в том числе:
- Срочность
- Подтекание
- Смачивающие штаны
- Образование в брюшной полости из-за опухшей почки
- Плохая прибавка в весе
- Высокое кровяное давление
Симптомы ПМР могут напоминать другие состояния или медицинские проблемы.Всегда консультируйтесь с терапевтом вашего ребенка для постановки диагноза.
Как диагностируется пузырно-мочеточниковый рефлюкс?
ПМР часто можно заподозрить на УЗИ еще до рождения ребенка, если имеется растяжение почки (гидронефроз), но это не доказывает наличие рефлюкса. Если в семейном анамнезе имеется VUR, но у вашего ребенка нет симптомов, врач вашего ребенка может решить провести диагностический тест, чтобы исключить VUR.
Диагностические процедуры для VUR включают:
- Цистоуретрограмма мочеиспускания (VCUG) : VCUG — это рентгеновский тест, который исследует мочевыводящие пути.Небольшой катетер (полая трубка) вводится в уретру (трубка, по которой моча выводится из мочевого пузыря за пределы тела), и мочевой пузырь заполняется жидким красителем. Рентгеновские снимки будут сделаны по мере наполнения и опорожнения мочевого пузыря. Изображения покажут, есть ли обратный поток мочи в мочеточники и почки.
Ультразвук почек : это неинвазивный тест, при котором зонд проводится над почкой, производя звуковые волны, которые отражаются от почки, передавая изображение органа на видеоэкран.Тест используется для определения размера и формы почки, а также для обнаружения новообразований, камней в почках, кисты или других препятствий или аномалий. Это не может доказать наличие рефлюкса, но позволяет увидеть растяжение почек, которое может вызвать рефлюкс, или рубцы, вызванные рефлюксом.
- Анализы крови для измерения функции почек.
Как лечить пузырно-мочеточниковый рефлюкс?
ПМР может возникать разной степени тяжести. Он может быть очень легким, когда моча задерживается только на небольшом расстоянии в мочеточниках.Или это может быть тяжелым и приводить к почечным инфекциям и необратимому повреждению почек (рубцеванию). Детское национальное специальное лечение для VUR будет определено врачом вашего ребенка на основе:
- Возраст вашего ребенка, общее состояние здоровья и история болезни
- Тяжесть или степень рефлюкса
- Способность вашего ребенка принимать определенные лекарства и процедуры , или терапии
- Возможность рефлюкса уйти самостоятельно
- Ваше мнение или предпочтение
Врач вашего ребенка может назначить систему оценок (от 1 до 5), чтобы указать степень рефлюкса.Чем выше оценка, тем тяжелее рефлюкс.
ПМР 1-3 степени
Большинство детей с ПМР 1–3 степени не нуждаются в какой-либо интенсивной терапии. Рефлюкс проходит сам по себе, обычно в течение пяти лет. Детям, у которых часто возникают лихорадка или инфекции, может потребоваться постоянная профилактическая антибактериальная терапия и периодические анализы мочи.
Доказано, что профилактические антибиотики в некоторых случаях останавливают инфекцию мочевыводящих путей и не представляют большого риска возникновения проблем. Они не делают вашего ребенка менее защищенным от болезней или инфекций.Используемые дозы очень низкие, их достаточно, чтобы предотвратить начало инфекции мочевыводящих путей. Пока вы ждете, пока пройдет рефлюкс, иногда лучше оставить ребенку профилактический прием антибиотиков, чтобы у него больше не было инфекций.
Также возможно хирургическое лечение.
VUR 4–5 степени
Детям с рефлюксом 4 и 5 степени может потребоваться операция.
Креон для детей отзывы: Креон, кто как давал деткам? — 18 ответов на Babyblog
Креон 10000 — 36 ответов на Babyblog
Yanes
А нам прописали, когда у сына был жидкий стул и газы. Мы пили по 5 крупинок 4 раза в день, давала в ложечке с молоком. Это же ферменты, которые помогают в переваривании пищи. Первый раз слышу, чтоб им запоры лечили.
Kopejka
креон «отправляет в отпуск» поджелудочную, и работает за нее. Не так уж это и безобидно. Если принимать дольше,чем дней 7-10,есть шанс получить обленившуюся поджелудочную, привыкнет и сама вырабатывать ферменты станет хуже. Не стоит просто так им увлекаться, лишь по строгим показаниям
Sorceress
Не знаю, в какой Вам дозировке. Я раскрывала капсулу и половинку в еду высыпала. Только мы не запор, а диарею лечили)), но все равно это же для поджелудочной препарат.
*****Anna*****
Он наоборот крепит сколько я знаю, лучше им не увлекаться, поджелудочная потом вообще работать отказываеться, мы мучались после него 3 месяца. А давали его просто, в ложечку высыпала 10 крупинок и немного водички и в ротик.
ღ Венера ღ
Мы принимаем его с 3 мес.,так как не какали самостоятельно вообщеу нас была операции,кишечник был на месте легких,поставили на место),как начали пить так и каждый день как часики,пьем курсами 10 дней пьем,10 дней отдыхаем,и с каждым курсом,все лучше без него,после 2х курсов только 2 дня какали сами,а после последнего,сама какала 8 дней,за 2 дня до след.курса опять перестала.Пьем его по 1\4 капсулы 2 раза в день во время еды,раскрываю капсулу,делю на 4 части,и засыпаю в рот,и ссразу же воду со шприца,чтоб она проглотила,если сразу воду не дать,или молоко,то они могут прилипнуть к горлу или к языку.
Наталья
Мне врач говорила если запор, то лучше фестал принимать по 1/4 тб. 3 раза в день.
Елена
Мы пили креон месяц, очень помог наладить стул. Ребенок какал каждый день как по часам. Отменили препарат стал какать один раз в два дня. Посмотрим что будет дальше.
zh_enya
Нам сегодня тоже прописали креон. Интересовалась у Друзей, кто давал детям, так вот одним назначали при ферментной недостаточности и плюс к нему слабительное , потому что от него запор.
Алина
Это фермент, лучше с ними лишний раз, без очень сильной необходимости, не лезть. Мало того, что он помогает только пока его пьешь, так потом организм малыша может привыкнуть к поступлению этого фермента из вне и перестать вырабатывать его самостоятельно. Да и что в вашем понимании запор? То что несколько дней не какает? Это не запор, а вот то что покакать не может из-за твердого стула, вот это запор. Тогда маме больше есть свеклы, чернослива и других слабительных продуктов, или же заваривать чернослив кипятком и давать по чуть-чуть малышу. А лучше пропить курс бактерий.
Ирина
Интересно для будущих и настоящих мам. Сколько детей у вас будет? По этому вопросу есть очень интересная информация здесь………………………………………..
Читать
все
36
комментариевКреон 10000 — 60 отзывов, инструкция по применению
02.09.20 18:38:32
«Креон» — препарат высокого качества, показал хорошие результаты при недостаточности ферментов поджелудочной железы, при обострении хронического панкреатита, при нарушениях пищеварения, особенно при погрешностях в питании, при переедании. Эффективность также достаточно высокая (хорошая доказательная база), большая линейка при выборе дозы препарата.
Относительно высокая цена в сравнении с аналогами.
Использую из этой группы лекарственных средств именно «Креон». Пациенты результатом довольны. Рекомендую к использованию.
18.07.20 10:32:16
«Креон» — достаточно эффективный препарат при лечении многих болезней жкт. Использовала его для лечения панкреатита, гастритов, синдрома раздраженного кишечника. Курс лечения от 10 дней до нескольких месяцев — в зависимости от заболевания. Микронизированный препарат. Очень удобен в приеме и достаточно бюджетный по своим свойствам. Многие пациенты на нем только в комплексе с другими препаратами, а иногда и монотерапией, выздоравливали. По крайней мере получали стойкую ремиссию. Рекомендую. Хороший препарат!
Конечно, бывает одного данного препарата недостаточно. Нужно смотреть и на желудочную кислотность, и на состояние поджелудочной железы (узи), и многое другое. Достаточно долго пользуюсь данным препаратом для лечения.
07.07.20 14:19:54
Хороший препарат, помогает при различных состояниях, сопровождающихся ферментной недостаточностью. Быстро действует благодаря специальной форме препарата в виде минимикросфер.
Дорогой препарат, но цена/качество — приемлемо.
Удобные дозировки: подходит как для лечения, так и для профилактики. В неонатологии удобно дозировать.
30.05.20 21:59:32
Отличный препарат, хорошо помогает и удобен в применении, также подходит для работы в детской гастроэнтерологии и хирургии. Способствует улучшению пищеварения. Может использоваться для единовременного приема в случае нарушения системы пищеварения и переедания, так и для курсового лечения пищеварения. Побочных эффектов не выявлено.
Относительно высокая цена в сравнении с аналогами. Но я считаю соотношение цена/качество справедливым.
Рекомендую однозначно.
02.04.20 13:15:56
Форма выпуска. Качество. Эффективность.
Главный минус — стоимость, не все пациенты приобретают данный препарат, самостоятельно заменяя его на ферменты в таблетированной форме.
Очень удобная форма выпуска, позволяет назначать детям грудного возраста с нарушениями пишеварения. Назначаю при явлениях диспепсии, ДЖВП, функциональных расстройствах кишечника, маловесности у детей. В собственной аптечке тоже всегда имею «Креон», выручает при погрешностях в питании. Достойный препарат!
17.01.20 15:29:20
Часто назначаю препарат, работая с микробиотой и гастро проблемами.
Очень важно назначать энзимы при экзокринной недостаточности поджелудочной железы. Ценность в наличии фермента — липазы. Хоть эти пациенты плохо усваивают жиры, дефицит жиров и жирорастворимый витаминов у них высокий. Как врач-диетолог веду пациентов по кетодиете, lchf, ММТ и GAPS — протоколу, многим необходимы ферменты в рационе. Нужно подобрать нужную дозу и употреблять с едой.
07.12.19 21:25:24
«Креон» — один из лучших препаратов ферментативного свойства, используемый при патологии поджелудочной железы, при недостаточной её функции. Порой пациенты отмечают жалобы, характерные для обострения панкреатита, на фоне лечения стоматзаболевания, отправляем к терапевту, который в свою очередь зачастую прописывает курс «Креона».
13.10.19 11:46:20
«Креон» — препарат выбора для лечения нарушений в работе желудочно-кишечного тракта, больше относимых к патологии поджелудочной железы. Прекрасно дозируется ( 1-3 таблетки в сутки) в зависимости от клинической картины. Подходит для рутинного приема, курсового лечения, а также в качестве ситуационного препарата. Приятная цена, высокая клиническая эффективность. Мелкодисперстные частицы, затворенные в капсуле, организуют лучшую (нежели таблетки) усвояемость, максимальную поверхность контакта с содержимым кишечной трубки.
Использую из этой группы лекарственных средств именно данный препарат. Среди всех пациентов, с патологией поджелудочной железы назначаю именно «Креон» в 75% случаев. Лечебным ожидаемым результатом довольна на 90%. Рекомендую.
26.09.19 16:38:08
Отличный препарат, очень эффективно помогает и удобен в применении, доступен по цене. Легко справляется с задачей по улучшению пищеварения. Хорошо подходит и маленьким деткам. Имеет минимум побочных эффектов. Подходит как для курсового лечения, так и при возникновении единичных нарушений системы пищеварения.
07.09.19 14:29:40
Торговая марка рецептурного препарата панкрелипаза, представляющего собой комбинацию трех типов пищеварительных ферментов: липазы, протеазы и амилазы.
Возможные побочные эффекты: чувство сытости после употребления небольшого количества пищи, запор, понос, жирный стул, изжога.
Он обычно используется для лечения панкреатита (воспаление поджелудочной железы), рака поджелудочной железы , закупорки протоков поджелудочной железы и муковисцидоза.
26.01.19 14:31:34
Прекрасный препарат при панкреатической недостаточности у детей. самый эффективный препарат при заместительной ферментной терапии пациентов с муковисцидозом. Имеются капсулы с разными дозировками, что облегчает расчет дозы препарата для ребенка. Работает лучше других аналогов — отмечено пациентами и об этом же говорят данные анализов.
20.09.18 19:16:16
Препарат хорош во всех отношениях: действует на поджелудочную железу однозначно положительно, ферментативные свойства улучшают функционирование всего желудочно кишечного тракта. Переносимость превосходная, нет побочных явлений. Можно детям с раннего возраста — это очень большой плюс этого препарата. Поэтому советую однозначно!
25.08.18 13:07:48
Незаменимый препарат в детской гастроэнтерологии и хирургии. Доказанная эффективность. Разрешен к применению с первых дней жизни. Удобство дозировки для маленьких пациентов (в отличие от таблеток панкреатина). Побочных эффектов не выявлено.
Относительно высокая цена в сравнении с аналогами. При длительном приеме (особенно муковисцидозе) бьет по кошельку пациентов.
14.03.18 11:17:19
Хороший препарат, относящийся к ферментам. Незаменим при лечении хронических и острых панкреатитов. Принимать только по назначению врача. Меньше побочных эффектов, чем от того же мезима. Хорошо переносится больными. Показан при заболеваниях желудочно-кишечного тракта, когда нарушен естественный процесс выработки ферментов поджелудочной железы.
Хорошее соотношение «цена-качество».
19.02.18 11:01:24
Препарат даёт хорошие результаты при лечении недостаточности экзокринной функции поджелудочной железы, является ферментным препаратом, аллергии при приёме препарата встречаются крайне редко. Назначаю данный препарат дополнительно к основному лечению. Удобен в приеме, хорошая дозировка препарата, рекомендую.
16.02.18 09:04:57
Один из самых назначаемых мной препаратов для нормализации пищеварения, с хорошим эффектом действия в отличие от других его аналогов. Препарат не вызывает побочных эффектов и хорошо переносится. Иногда его использую в комплексе с препаратами антацидами желудка. Пользуюсь им сам и настоятельно рекомендую коллегам и пациентам.
12.12.17 15:10:35
Результат, удобство в применении.Отличный ферментный препарат на основе панкреатина, незаменимый при лечении хронических панкреатитов различной этиологии, результат лечения не заставляет долго себя ждать, практически без побочных эффектов и сочетается с большинством препаратов, кроме цены всё остальное положительно.
Цена.
08.12.17 11:01:40
Препарат «Креон» хорошо зарекомендовал себя при нарушениях пищеварения у беременных женщин на малых сроках беременности. Чаще всего он назначается с самого начала беременности и примерно но четырнадцати недель. Именно в эти сроки беременности происходит нарушение переваривания пищи за счет изменения гормонального статуса организма женщины.
При принятии решения воспользоваться этим препаратом необходимо проконсультироваться с лечащим врачом.
13.11.17 20:49:23
Данный препарат очень хорошо себя зарекомендовал в лечении гастроэнтерологических заболеваний у детей, как самостоятельная единица, так и в комплексе с другими препаратами, при заболеваниях желудочно-кишечного тракта, кожи.
Цена данного препарата соответствует качеству. Имеет достаточную доказательную базу.
06.10.17 13:48:33
Является «золотым стандартом» в лечении хронических и острых заболеваний поджелудочной железы. Неоднократно доказал свою высокую эффективность в моей практике. Ни разу не встречал с его стороны каких-либо побочных действий. Эффективен как в терапевтической, так и в хирургической практике.
Пользуюсь данным препаратом в своей практике с 2006 года. За эти годы ни я, ни мои пациенты не были разочарованы данным препаратом.
03.09.17 00:18:03
Эффективнейший из существующих ферментативных препаратов.
Побочки практически нет, по крайней мере я не видел.
Конечно, он менее доступный, но эффект намного лучше, чем от мезима и панкреатина. Форма микрогранул — секрет успеха креона. Используется при муковисцидозе, недостаточности экзосекретативной функции поджелудочной железы.
19.08.17 14:15:32
Назначаю в комплексном лечении детям раннего возраста с проблемой дизбиоза кишечника.Также применяется в комплексной терапии заболеваний ЖКТ. Оптимальное сочетание цены и качества.Также применяю в комплексной коррекции проблем атопического дерматита. Требует подбора дозы в зависимости от массы пациента, но различные формы выпуска позволяют найти оптимальную дозу.
18.07.17 12:04:18
Хороший ферментный препарат, положительная сторона, что фармакологическое действие оказывается в просвете кишечника, немаловажное значение, капсулы покрыты кишечнорастворимой оболочкой. Отлично подходит для комплексной терапии аллергодерматозов, как для взрослых, так и для детей.
Цена приемлемая, качество препарата себя доказало с положительной стороны.
19.12.16 10:41:18
Золотой стандарт. Препарат несомненно лучший в своей категории лекарств заместительной терапии заболеваний поджелудочной железы. Цена приемлемая. Выбор дозировок для разных болезней. Помимо классических показаний назначаю его у пациентов после нарушения диетотерапии, особенно за счет жирового компонента, прекрасно снимает симптомы желудочной диспепсии.
29.09.16 22:30:33
Качественный современный препарат, который показывает хорошую эффективность. Приемлемая цена, а также соотношение его цены и качества — неоспоримые плюсы. Препарат хорошо переносится как взрослыми, так и детьми.
Недостатков не обнаружено.
Часто использую данный препарат в своей практике, получаю исключительно положительные отзывы.
20.06.16 13:44:10
Креон — оригинальный препарат, эффективность достаточно высокая, большой выбор дозы препарата. Несомненно эффективен при внешнесекреторной недостаточности поджелудочной железы, а также при обострении хронического панкреатита. Довольно часть использую препарат в комплексной терапии синдрома избыточного бактериального роста в кишечнике для предотвращения относительной недостаточности ферментов поджелудочной железы (быстрый транзит, инактивация).
14.06.16 16:11:47
Креон замечательно работает в комплексной терапии различных аллергодерматозов, в том числе аллергических дерматитов, вызванных съеденной пищей. Его преимущество перед другими препаратами — он начинает работать в тонком кишечнике, благодаря тому, что микрогранулы покрыты кишечнорастворимой оболочкой. Препарат не успевает инактивироваться в желудке соляной кислотой, а это немаловажно.
Эффективный препарат. Рекомендую.
22.01.16 21:59:05
Препарат выбора при экзокринной недостаточности поджелудочной железы, эффективный, предсказуемый, с минимумом побочных эффектов. Множество вариантов дозировки для индивидуального подбора.
Относительно высокая цена. Существует приемлемый дешевый аналог — «Панкреатин», однако, для постоянного приема больше подходит оригинал.
31.12.15 14:06:37
Эффективный препарат при недостаточности функции поджелудочной железы, удобство приёма, быстрое наступление эффекта, минимум побочных эффектов, оптимальное соотношение цена и качество. На сегодняшний день наиболее эффективный препарат из данной группы.
Рекомендован по назначению врача при патологии поджелудочной железы.
28.12.15 23:11:05
Современный и качественный препарат. Назначаю часто по показаниям. Динамика устраивает. Хорошо, что можно назначать и маленьким деткам, рассчитав по весу. У деток со сниженном аппетите часто его усиливает.
Часто крепит и вызывает метеоризм. Дорогой по цене. В одной упаковке капсул мало.
Пациенты часто принимают однократно при погрешности в питании. На фоне препарата тяжести, боли в животе и других симптомов не отмечают. В таких ситуациях выручает.
16.10.15 20:54:23
Любимый препарат терапевтов и гастроэнтерологов! Эффективность очень хорошая.
Терапевтический эффект достигается быстро.
Цена приемлемая.Препарат оригинальный. Хорошая доказательная база. Отлично себя зарекомендовал в терапии обострения хронического панкреатита.
Рекомендую к использованию терапевтов и гастроэнтерологов!+7-919- 72XXXXX
19.07.20 19:52:21
Моя семья использует в качестве фермента препарат «Креон 10000» очень давно. Действует и нормализует у меня пищеварение очень хорошо. Дороговат, конечно, потому что упаковки хватает максимум на полмесяца, но качество очень хорошее.
+7-999- 57XXXXX
17.07.20 11:15:21
Уже несколько лет всей семьей принимаем этот препарат, когда возникают проблемы с пищеварением. Качество немецкое и результат всегда есть. Всё нормализуется достаточно быстро. Нет тяжести в желудке после приема пищи. Бурление и газообразование отсутствует.
Мария К. 30.04.19 01:04:34
«Креон 10000» — пока самое эффективное средство, которое только мне прописывали! Дело было, конечно, не в очень благополучный период, ходил вирус, который бил именно по кишечнику, попала в больницу из-за того, что более суток не прекращалась рвота. Это был один из препаратов, которые мной выпивались, и только он помог мне после вернуться к нормальному рациону питания и обычным продуктам без тяжести на желудок и хорошо помогал усвоению продуктов питания, что особенно порадовало, так как вес не набрала (что безумно радует). Сейчас пропиваю курс, как рекомендовал врач.
Анна А. 15.04.19 10:07:47
Прописали ребенку после прохождения УЗИ, показало, что есть незначительные проблемы с поджелудочной, пропили 10 дней по назначению педиатра, сдали контрольные анализы до и после курса приема, результат был даже после такого краткого периода приема, сходили повторно на УЗИ, проблем как будто и не было, хотя перед началом приема лекарства я сомневалась, стоит ли давать его маленькому ребенку, сомнения развеял врач.
Olga R. 31.03.19 20:27:32
Выписали пропить данное лекарство в связи с нехваткой ферментов. Курс 21 день, принимала три раза в день после еды. Лично мне помог, удобное лекарство в капсулах, хорошо растворяется в воде, вкус не чувствуется. Дороговато, конечно, но результат того стоит. Пропивать раз в три месяца самое то, говорят, что его ещё деткам можно с рождения, значит вредных веществ в составе, думаю, нет.
Jasper M. 30.03.19 17:23:03
Как-то раз, для пробы купил «Креон», так как если переем — тошнит (у меня диагноз хронический панкреатит). Препарат помогает, не спорю, но цена никакого оправдания не имеет, считаю, это наценка, чтобы оплачивать активную рекламу в сети и телевидении. Активное вещество идентично с отечественным «Панкреатином», который в десять раз дешевле, а эффект тот же. Производитель «Креона» берёт красивой упаковкой, в большинстве случаев хорошие лекарства не нуждаются в рекламе, они проверены годами. Дозировка препарата больше, чем в отечественном, но это легко можно скорректировать обычным путём повышения дозы. Кто хочет обогатить частные компании, покупайте!
Ольга Г. 08.03.19 22:20:13
«Креон 10000» моему сыну в 9 лет прописала наш педиатр, после того, как он переболел ротавирусной инфецией, у него нарушилось пищеварение, практически не мог есть, а если поест немножко сразу начинал болеть живот в области пупка. Начали принимать «Креон 10000» по 1 капсуле после еды, а за полчаса до еды 1 капсулу «Бифидумбатерина», ну и обильное питье из настоя шиповника. В итоге, на третий день ребенок уже стал лучше есть, причем после принятия «Креона» у него быстро появлялся аппетит, а еще добавили нам 5 стол. Через неделю симптомы прошли.
Кошелев А. 09.01.19 16:02:37
Пару месяцев назад я попал в больницу с проблемами ЖКТ. После выписки мне строго сказали держать диету в течение двух недель, при этом питаясь очень маленькими порциями. К моему большому сожалению, это не спасало ситуацию, как бы мало я не ел, пища очень плохо переваривалась, а я терял вес. Узнав об этой проблеме, мне выписали «Креон». Препарат действительно действующий, но так как дозировки меньше чем 10000 нет, то приходилось пить по полкапсулы за один прием пищи. Кстати, длительное употребление «Креона» вызвало у меня очень сильную изжогу, которая прошла лишь после того, как я перестал принимать «Креон».
Светлана В. 10.12.18 12:49:13
Хочу спеть этому препарату благодарственную оду. Дело было в том, что у меня после родов стали появляться проблемы с пищеварением из-за смены рациона, так как я стала кормить малыша грудью. Стали постоянными моими спутниками вздутие, тошнота и, как следствие, запоры. Доктор мне порекомендовал применять данный препарат. Я ранее употребляла уже «Бифиформ» и подобные, но «Креон» — никогда. После приема курса препарата у меня дела пошли гораздо лучше. С проблемами пищеварения мне удалось разобраться с его помощью. Могу сказать, что препарат недешевый, но стоимость свою он окупает полностью. У меня в аптечке дома он постоянно.
+7-951- 38XXXXX
20.11.18 19:59:12
Великолепный препарат для тех, кто как и я занимается серьезно фитнесом. В период набора веса, моя калорийность доходит до 4500 ккал, что для девушки очень прилично. Помогает «Креон» в течение 2-3 недель, он отлично справляется с перевариванием углеводов и дискомфортом в желудке. Старайтесь не применять его дольше, т.к. возможно привыкание. Рекомендую.
+7-982- 46XXXXX
29.10.18 17:49:26
Принимала капсулы «Креон» по назначению врача. Вначале пила по 2 капсулы, одну утром, а вторую вечером. Лечение не приносило результата, далее в течении 5-ти дней, врач прописал принимать по 3 капсулы в день. Стало лучше. Что могу сказать, перенеслись легко никаких «побочек» и разных реакций не было. Эти капсулы помогают пищеварению, теперь принимаю их изредка, перед бурным застольем.
+7-918- 12XXXXX
28.09.18 16:47:41
«Креон» — просто наш «спаситель»! Родилось счастье, а вместе с ним и нескончаемые колики, которые длились 3 месяца. Пропили разные препараты для нормализации пищеварения, результатов не было. Врач-педиатр назначил «Креон», всё прошла за 3 дня. Дозировка очень простая. Цена приемлемая. Следующее его применение было назначено, при жидком стуле у ребёнка, пропили курс, всё хорошо. Теперь он всегда у меня в аптечке.
Людмила Л. 05.08.18 20:39:21
«Креон 10000» прописал гастроэнтеролог моему сыну после пищевого отравления. Курс лечения занял 10 дней. После того как ребёнку стало легче, лекарство отменили. Этот препарат периодически приходится принимать, когда возникают проблемы с желудком. Препарат очень хороший, быстро снимает приступ. Это лекарство помогает в нашей семье мне и бабушке, считаю его первым средством в восстановлении пищеварения.
Алексей З. 07.07.18 22:23:14
Мне «Креон» порекомендовал простой участковый врач простой московской районной поликлиники для лечения моего хронического панкреатита, после операции по удалению желчного пузыря. И, вы знаете, пропив курс «Креона», теперь вообще забыл что такое хронический панкреатит. Рекомендую всем, у кого проблемы с поджелудочной железой.
Аня К. 06.07.18 13:17:38
Очень эффективный препарат. При нарушениях работы желудочно-кишечного тракта всегда прибегаю к его использованию. Также, проконсультировавшись с врачом, стала давать этот препарат ребенку, чтобы нормализовать пищеварение. За всё время использования «Креона 10000» никаких нареканий у меня не возникло. Единственное, стоит рассчитать необходимую дозу, проконсультировавшись с врачом-терапевтом. Цена препарата хоть и не мала, но полностью соответствует такому фактору, как соотношение цена-качество. Не советую искать более дешевые аналоги, лучше потратиться на собственное здоровье.
Саша Ш. 24.05.18 17:45:36
Довольно продолжительное время имею очаговый колит тонкого кишечника. Отсюда нестабильный стул (диарея), выделения слизи и особенно часто донимающий меня метеоризм. Решил обратиться к проктологу. Он посоветовал принимать препарат «Креон 10000». После приёма в течение недели, почувствовал улучшение состояния кишечника. Пропало почти постоянное урчание, главное, исчезли бурные приступы метеоризма. Пропил прописанный курс в тридцать дней. Препарат реально помог в снижении метеоризма. Никаких неприятных ощущений или побочных эффектов не испытал, удобный прием в виде капсул. Решил периодически принимать препарат для исключения симптомов колита.
Диляра К. 02.05.18 13:26:14
«Креоном 10000» пользуюсь часто, так как есть проблемы с поджелудочной. Препарат дороговат, но оправдывает свою цену. Особенно очень помог при беременности, были сильные приступы, боли поджелудочной железы. Пила их курсом, чтобы организм не привыкал сильно к лекарству. Также очень помог после болезни сына ротовирусной кишечной инфекцией, так мы восстановили нормальную работу кишечника.
Евгений З. 27.01.18 21:59:04
Отличный препарат, лучше мезима, на мой взгляд. Цена, правда, тоже на порядок выше. Назначали после отравления для улучшения пищеварения. В комплексе с пробиотиками и другими препаратами отлично помог. Предотвращает запор, отрыжку, и с ним как-то легче себя чувствуешь — желчь, видно не застаивается. Ещё в нём нет красителей и добавок, насколько я знаю, поэтому его назначают и аллергикам, которые страдают от пищевой аллергии и плохой усваиваемости некоторых продуктов. Сыну назначали в 5 лет, детский организм очень хорошо воспринял этот препарат, результат только положительный.
Анастасия Ш. 22.11.17 05:14:12
Назначал врач дочке в год. Она плохо прибавляла в весе. Пища переваривалась очень плохо, иногда выходила в неизменном виде. Появилась гипотрофия, обусловленная белково-энергетической недостаточностью. «Креон» принимали 4 раза в день, нужно было делить капсулы, это было очень неудобно. После того, как прошли курс «Креон», пищеварение дочки быстро наладилось. Это было заметно уже после нескольких дней приёма препарата. Вес набирает намного лучше.
Ольга Х. 10.09.17 15:12:53
После первого ОРВИ в 10 месяцев, к которому присоединилась бактериальная инфекция, лечение которой закончилось антибиотиками, у сына началась антибиотик-ассоциированная диарея. Приём бактериальных препаратов, бактериофагов результата не давал. Мы промучились 2 недели с жидким стулом, пока очередной, смотревший нас педиатр не посоветовал добавить «Креон 10000» к терапии. Его очень удобно дозировать, благодаря микрогранулам, а эффект мы получили уже на второй день приёма. Недельный курс привёл стул ребёнка в норму. Оказалось, что на фоне приёма антибиотика и сопутствующих препаратов ребёнок заработал алиментарный срыв, поэтому бактериальные препараты и фаги не помогали. Теперь «Креон 10000» всегда в моей домашней аптечке.
Инга Ж. 01.09.17 11:29:48
Прописывали креон ребёнку, когда ему было 6 месяцев, для улучшения пищеварения. Препарат помог, срыгиваний стало меньше. Теперь ребёнку уже почти 2 года, вспомнила об этом препарате, когда у ребёнка стала плохо перевариваться пища. Препарат помог на второй день приёма. Единственное, неудобно давать этот препарат ребёнку, приходится открывать пилюлю и помаленьку давать гранулы, ещё нужно разделить порцию. Удобней было бы, если бы препарат был в жидком виде.
Алла М. 05.06.17 15:00:22
Пила «Креон» курсами по совету гастроэнтеролога, очень хороший препарат, при хроническом панкреатите просто незаменимая вещь. Можно применять в период ремиссии. Минимальное количество побочных эффектов, пила его вместе с приёмом пищи (три раза в день по рекомендации лечащего врача). Также его можно применять при беременности, грудном вскармливании и раннем детском возрасте. Через день после начала приёма ушло чувство тяжести в животе, он стал меньше болеть. Нормализовалась работа пищеварительной системы. Понравилось, что «Креон» выпускается в капсулах и быстрее растворяется в кишечнике, а значит быстрее действует.
Valentina L. 22.05.15 20:42:27
Первый раз узнала о препарате «Креон», когда ребенок в 1,5 года попал в инфекционную больницу. Врачи вместе со всеми антибиотиками прописали «Креон» (разделять капсулу, смешивать с водичкой и давать). В ребенка невозможно было влить ничего, либо выходило обратно через верх, либо через низ. Обезвоженный бедный ребенок начал восстанавливаться на третий день. Антибиотики убивали всю микрофлору, но, как сказали врачи, что «Креон» поможет все нормализовать. На третий день ребенок начал чуть-чуть есть, а через неделю мы уже готовились к выписке. «Креон» врачи прописали еще и после больницы, на нем и восстанавливались. Через месяц мой ребенок уже хорошо кушал и проблем с пищеварением больше не было.
Олечка и Денис П. 14.05.15 17:32:33
Хорошее лекарство, проверенное. С детства беспокоят боли в желудке, при переедании, при употреблении тяжелой пищи, пью 1 капсулу в день, через 15-20 минут боли проходят. Давала ребенку пару раз — беспокоили газики, очень быстро помогает.
Інеса М. 26.03.15 16:58:32
Надежный и проверенный препарат, который не один раз выручал. Однажды давала ребенку, врач назначал при аллергической реакции — надо было разгрузить пищеварительную систему и, соответственно поджелудочную. Мне же очень помогает креон в случае после отравлений или кишечных вирусов, потом наступает сильная тяжесть после приема пищи и сам по себе организм не справляется. В таких случаях креон работает очень хорошо и быстро. Через один-два дня все налаживается.
Гость
08.10.14 15:03:24
Мне подруга посоветовала креон попробовать при тяжести в желудке (сходили с ней вместе в суши-бар). Неплохой препарат, хотя и действует не очень быстро. Но я уже приноровилась — принимаю его не после, а во время застолья. Тогда действительно хорошо помогает от тяжести. Стоит он, конечно, дороговато… Но что делать-то? Я уже привыкла к креону, так что он прописался в моей сумочке надолго.
Вера А. 01.10.14 20:16:22
Камни в желчном вызывают не только жуткие боли, но оказывают пагубное действие и на желудок, и на поджелудочную железу. После приступов долго приходила в себя. Поджелудочная железа увеличивалась, гастроэнтеролог посоветовал креон. Пропила курс — поджелудочная пришла в норму. А позже и на операцию решилась, желчный удалили. В послеоперационный период хирург тоже назначил креон. Теперь регулярно наблюдаюсь у гастроэнтеролога, соблюдаю диету. Но время от времени чего-нибудь вкусненького хочется. Подстраховываюсь, периодически пропиваю креон. Пробовала другие аналогичные препараты, хоть креон и дороже, но лучше.
Ирина н. 14.08.14 19:10:36
Конечно, дороговато, с учетом приёма Креон 25000 ед. по одной капсуле три раза в день. Двадцать капсул хватало на неделю. И все же несмотря на дороговизну препарата, прошла назначенный курс лечения, пропила Креон месяц и считаю не просто хорошим, а незаменимым средством при хроническом панкреатите для восстановления функции желудочно-кишечного тракта. Особенно явно ощущалось позитивное действие лекарства после приема более тяжелой пищи, поджелудочная железа не беспокоила и не было чувства переполненности в желудке. За месяц, у меня полностью нормализовалось пищеварение, прекратилось вздутие и метеоризм, пропала отрыжка. Во время лечения также большую роль сыграло исключение из рациона питания жирной и жареной пищи, и подвижный, но с минимальными нагрузками образ жизни.
Аня и Сережа К. 27.07.14 11:39:10
Этот препарат нам очень помог… Ребёнку был 1 месяц, кормление было смешанное… Очень мучился с животиком, был нерегулярный стул. Вызвал доктора, назначил принимать креон по 1/6 капсулы 3 раза в день. Пропили назначенный курс и нам помогло. Даже назначали вместе с антибиотиками, когда была аллергия на жаропонижающее. И сама его принимаю, когда проблемы с пищеварением — тоже помогает.
Креон 10000 отзывы. Советы и рекомендации врачей о Креон 1000 по применению
Добрый день, нужно ли отменить прием креона при сдаче посева кала с определением чувствительности к основному спектру антибиотиков и бактериофагам?
Здравствуйте! Мне 23 года. Неделю назад почвились тянущие боли справа в животе и внизу живота. С кашлем не усиливаются. Немного газообразование. По результатам узи эхопризнаки диффузных изменений pancreas. ОАК и мочи сдавала 2 месяца назад, они в …
Здравствуйте! Мне 23 года. Неделю назад почвились тянущие боли справа в животе и внизу живота. С кашлем не усиливаются. Немного газообразование. По результатам узи эхопризнаки диффузных изменений pancreas. ОАК и мочи сдавала 2 месяца назад, они в …
Здравствуйте. Начались проблемы с 09.2018г. Ставили диагнозы: СРК, Диспепсия кишечника, Дисбиоз. Сдавала на дисбактериоз. Нашли золотистый стафилококк 10*4(в2018г). Лечение: альфа нормикс, ципролет, метронидазол, максилак, стафил. бактериофаг. Леч…
Добрый вечер последнее 4дня тошнота подходит резко беременности нет , к доктору нет возможности по пасть . тяжесть в животе но желудок не болит
Здравствуйте! Ребенку 2.7 года. Никогда не была аллергиком. В связи с переломом ключицы, сделали рентген. После этого крапивница ежедневно! Сначала давали антигистаминные, а когда попали на прием к аллергологу, нам сказали, что это «накопител…
После еды наблюдаю повышенное слюновыделение. Стоматолог проблем с железами не нашел. Эндокринолог тоже не каких проблем не нашел. Язык с белым налетом. Гастроэнтеролог написала заключение ОБОСТРЕНИЕ ХРОНИЧЕСКОГО ГАСТРИТА. Принимал таблетки, изжог…
Здравствуйте, уже пол года беспокоит состояние ребёнка! Возраст 2,6 лет, рост 90см вес 11кг, пол года назад вес был 12кг с тех пор не набирает а вес уходит, при этом стул неустойчивый после каждого приёма пищи, стул сформированные и по немного. Бы…
Здравствуйте, не могу наладить стул, таблетки пропила, погрешности никакой нет в еде, время от времени открывается жидкий стул или кашица, хотелось бы знать почему это может происходить
Здравствуйте подскажите пожалуйста. Ребёнку 2 года. Врач назначил приём препаратов: Смекта, креон, баксет форте. У ребенка после дня приёма к вечеру стал зелёным стул, а после совсем черным. Это от препаратов? Чувствует себя хорошо.
Здравствуйте, мне 60 лет, в 2015 году удалили желчный пузырь.
Эндоскопическая заключения : антральный поверхностный гастрит. Бульбит
УЗИ: диффузные изменение печени, поджелудочной железыДобрый день! У ребёнка постоянно болит живот, газы, срыгивание(даже сере два часа после кормления и после воды). Родилась 3250, каждый месяц прибавляем по киллограму , на данный момент нам шесть месяцев и весим 8400. С трёх недель жизни мы на ив….
Здравствуйте . У нас такая проблема. Ребенку 5 месяцев . На грудном вскармливании. Можно сказать с рождения он напрягается, тужится. В месяц сделали узи брюшной полости. в результате повышенный пневматоз кишечника, реактивные изменения печени и по…
Здравствуйте! Сыну 5 мес. на протяжении одного месяца не ходит в стул по большому самостоятельно, каждый четвертый день ставим микролакс, после чего стул выходит с газами. Сдали анализ кала на дисбактериоз выявился золотистый стафилоккок. Имеется …
Здравствуйте, мне назначен анализ «дисбактериоз кишечника с определением чувствительности к бактериофагам» , но я сейчас принимаю лекартсва: ( по назначению врача)Метоспазмил, Урсофальк, Креон. Подскажте пожалуйста, можно ли сдавать данн…
Уже на протяжение месяцев 2.5 — 3 постоянные утренние а особенно ночные подташнивания. Рвоты нет, темп тоже. Выключается свет, время подходит ко сну и она начинает паниковать… руки и ноги холодные, бледная вся, слюни глотает часто. Сдали анализ …
Добрый день такая проблема ребенку 2,5 года в августе переболел кишечной инфекцией и пошло поехало перестала перевариваться пища и температура 37.3- 37.4, про фрукты свежие мы с августа месяца уже забыли вечные каши гречневые и рисовые, картошка п…
Добрый день, ребенок 2 лет уже несколько месяцев ходит жидко в туалет. Нам назначали креон, мы пропили его месяц, нам назначали бак сет беби, мы пропили его 2 недели. Через какое- то время пропили энтерол 10 дней и держали диету N5, но стул такой…
Ребёнку 1 год 11 месяцев. Мучается с запорами. Сдали анализы: капрологию, общий анализ крови и соскоб. В капр ологии иодоф. Бактерии. Что это значит? Прикладываю фото. Педиатр назначила пить креон и линекс. Пропили, так и не какает сам. Ходит в ту…
Здравствуйте. Ребенок перенес с рождения несколько операций по резекции тонкой кишки(атрезия). Находилась с рождения 2мес. на парентеральном питании и в следствии… хронический гепатит, уровень биллирубина снизился раньше, маркеры печени только с…
Мучает отрыжка и метеоризм, стул кашецеобразный 1 раз в сутки. Недавно было обострение хр. гастрита , лечение пройдено УЗИ , анализы и ФГДС за август в норме. Боли как такавой нет , но чуствою дисканфорт . Стоит ли мне сново пройти УЗИ и ФГДС ? Че…
Диагноз поставили, а лечение не помогает. обратились к врачу ещё раз он говорит, что нужно ждать. беспокоит сильная сыпь на теле, которая так и не проходит до лечения, так и после. подскажите может есть лечение?
Добрый вечер. Подскажите, пжл. Сыну 7 лет, ходит в 1 класс. В анамнезе гастродуоденит, пару лет назад пролечивали хеликобактерии (делали гастроскопию). Перед школой ребенок завтракал (хотя обычно рано утром ест плохо), затем с середины сентября ст…
Добрый день.
По УЗИ врач диагностировал СРК.Пила таблетки:
Пилобакт 1 капсула х 2 раза в день 7 дней
Максилак 1 таблетка 1 р в день 1 месяц
Креон 1 таблетка как 1 раз в день 1 месяц
Отвар ромашек
Колофорт 1 таблетка х 3 раза в де…Моему малышу 4 месяца, сам не какает уже 3 месяца, первый месяц какал сам, без всяких проблем. А сейчас сам не какает приходится помогать клизмами»микролакс», глицыриновыми свечами и гозоотводной трубочкой. анализы сдавали Педиатр скалал…
Здравствуйте, 7 дней назад у дочки(2,3года)был приступ ацетонемической рвтоы в первый раз. госпиализировали сразу, ставили капельницы глюкозы и физраствор. сахарный диабет исключили. кетоны в моче сохранялись 3 дня, выписали на 5 день, кетонов в м…
Добрый день!
Хотел уточнить у вас, как скоро проходит ротовирус у ребенка 4- х лет? Дочка второй раз за неделю испытывает проблемы: жидкий стул и понос. Врач ничего не сказал про то, что может повторится, просто выписал лекарства: смекта, креон…Ребенку 1.6 врач поставил нам атопический дерматит. Выписал Креон 7 дней, болтушка и цетиризин капать. Все сделали щеки стали белыми . Она сказала после лекарства начинать есть еду , т. е каждый день разная еда. И я поняла что можно допустим сегод…
Добрый день! Не могу, к сожалению, в заголовке указать диагноз т. к у меня их несколько и они не подтверждены.
Все началось в январе после обеда на работе , через час почувствовала что что- то не так, без боли и спазма, просто позыв в туалет, и в…Здравствуйте!
Съел с сильного голода на ужин, покупные куриные биточки, которые иногда кушал и раньше, но как в последствии оказалась, именно эти биточки почему- то содержали большое количество черного перца, я когда ел — то особо этот перец не…Здравствуйте!
У меня сейчас достаточно низкий вес (рост 177 сантиметров, вес сейчас около 54 килограмма, а был около 65-70 килограмм) (в январе этого года я начал как- то естественно само собой снижать количество пищи, потому что после еды был…У нее( дочери 1 год и 2.5 мес) с 6 по 7 марта была высокая температура ( 39.8)без других симптомов вообще, педиатр смотрел сказала что якобы горло воспаленное но горло было хорошим. Температуры на 3 день уже не было. Сбивали нурофеном. 16 марта в …
Здравствуйте. Ребёнок 1.7 перенёс ротавирус 2,5недели назад. Принимали с екту и много пили. диета без молока и сырых овощей и фруктов и хлеба до сих пор . Почти сразу после острой фазы ведутся сильно живот, пару дней беспокоил. Затем стал спокойн…
Добрый день. Подскажите, пожалуйста, как нам быть в следующей ситуации.
Ребенку 2,5 года. Неоформленный стул, до 3-4 раз в день. Отрыжка после еды. Педиатр назначила пройти УЗИ брюшной полости (результат УЗИ прилагается). Заключение УЗИ: Гепатоме…Как нужно лечится и самый эффективная диета от панкреотита и от гипотоз печени?
Добрый день . Сдали сегодня кровь ребёнку ( 6 мес). Как можно прокомментировать результат. ( вложенный файл). Внешне спокойна, бывают проблемы с животом, неделю назад был насморк, сегодня появился белый налёт на языке. Кушает смесь нутрилон гиппоа…
Сделали ребенку УЗИ — загиб желчного, застой желчи , печень увеличение на 1 см. Дискенезия печени. Педиатр назначила креон, омез, артихол. Пьёт 3 дня . Тошнота не прошла. Что делать?
Подскажите пожалуйста, можно ли с кетотифеном принимать креон биогая?
Здравствуйте, у меня проблема связанная с болью в животе которая переодически усиливается, тяжестью после приема пищи. Во вложении отправляю вам результаты ФГДС, УЗИ и назначения терапевта. Получал назначенное лечение, но оно не помогло. Не знаю ч…
Здравствуйте! у меня обнаружили хеликобактер пилори сдавала кал, фгс, кровь IGg показатель 4.7 назначили курс антибиотиков трихопол, денол, аугментин и клацид. через неделю после лечения сдала кровь на IGg анализ 4.1 снизился совсем мало. Что мне…
Креон 10000 — 10 отзывов, инструкция, аналоги, цена 139.2 руб.
Что это за лекарство и для чего нужно: Креон 10 000 относится к ферментным препаратам. Применяется для улучшения работы пищеварительной системы. ферменты облегчают распад белков, жиров и углеводов, ускоряя их полное поглощение в тонком кишечнике.
Действующее вещество: панкреатин проверить совместимость
☠ Внимание! Лекарства пустышки — как разводят россиян или на что нельзя тратить деньги!
Показания (от чего помогает? для чего нужен?)
Креон 10 000 используется для заместительной ферментативной терапии поджелудочной железы, возникшей вследствие таких болезней:
• хронического Панкреатита;
• Муковисцидоза;
• послеоперационного состояния вследствие проведения панкреатэктомии или гастэктомии;
• Рака поджелудочной железы;
• синдром экзокринной недостаточности поджелудочной железы с дисфункцией костного мозга;
• состояния после операции по удалению части желудка по Бильрот II;
• других болезнях, связанных с недостатком ферментов поджелудочной железы.Противопоказания
Прием Креона не рекомендуется:
• при диагностировании у пациента острого панкреатита с усиленной деятельностью поджелудочной железы;
• при высокой индивидуальной восприимчивости к панкреатину свиного происхождения или других составляющих препарата.Способ применения (дозировка)
Дозировка препарата устанавливается персонально в результате анализа сложности заболевания и выбранной диеты.
До еды следует принимать третью часть или половину дозы, а остальное нужно употребить уже вместе с пищей. Допускается вскрытие капсул и прием порошка, растворенного в жидкой пище или жидкости. При этом следует учесть, что при рН больше 5,5 защитная оболочка мини микросфер будет разрушена преждевременно.
В случае муковисцидоза начальная разовая дозировка ребенку до 4 лет берется из расчета 1000 ЕД/кг веса ребенка, для взрослых и более старших детей – 500 ЕД/кг.
Дозировка может корректироваться в зависимости от симптоматики болезни, контроля уровня жиров в фекалиях и качества питания. Большинству больных суточная дозировка липазы должна быть меньше 10000 ЕД/кг или 4000 ЕД/г полученного с пищей жира.
В других случаях дозировку определяют, учитывая степень недостаточности пищеварения и количества жира в еде. Во время основного употребления еды больному в среднем требуется 25000-80000 ЕД ЕФ липазы, а при легком перекусе — не более половины персональной дозы.Форма выпуска
Креон 10 000 выпускается в виде твердых желатиновых кишечнорастворимых капсул, которые фасуются в блистерную упаковку по 10 и 25 шт. или в полиэтиленовые флаконы по 20 и 50 шт. В коробки из картона помещается 1 флакон или 2-4 блистера.👨⚕Рекомендации / отзывы врачей: у нас на сайте есть большой раздел консультаций, где 93 раза пациентами и врачами обсуждается препарат Креон 10000 — посмотреть советы врачей
инструкция по применению для детей
О дисбактериозе и ферментативной недостаточности в наши дни слышал, наверное, каждый родитель. Пошатнувшаяся экология, умственные и эмоциональные нагрузки, несбалансированное питание служат факторами риска для нарушения детского пищеварения. Пищеварительная система ребенка часто не в состоянии справиться со всеми стресс-факторами.
Тогда на помощь приходят ферментные препараты нового поколения. Они компенсируют недостаточное производство собственных ферментов, помогают улучшить пищеварение. Одно из таких средств – капсулы Креон.
Форма выпуска
Средство представляет собой аналог сока поджелудочной железы – панкреатина. Производитель выпускает продукт в виде твердых капсул, наполненных растворимыми микрогранулами (минимикросферами). Активный компонент содержится в них в различной дозировке, что обеспечивает разную ферментативную активность. Активность панкреатина измеряется по одному из его действующих ферментов – липазе. Соответственно, цифры в названии препарата совпадают с количеством единиц действия (ЕД) липазы.
Существуют разные формы выпуска:
- Креон 25000 – оранжевые капсулы с 300 мг панкреатина и 25000 ЕД липазы;
- Коричневые капсулы с маркировкой 10000 – капсула вмещает 150 мг панкреатина, что обеспечивает 10 000 единиц действия (ЕД) липазы, 8000 амилазы и 600 протеазы.
Каждая желатиновая капсула состоит из двух половинок: цветной и прозрачной. Внутри находятся маленькие гранулы коричневатого цвета.
Состав
Инструкция по применению указывает, что действующее вещество средства – панкреатин – аналог экстракта поджелудочной человека. Его производят из поджелудочной железы свиней. В панкреатине содержится три разновидности ферментов:
- амилаза для расщепления крахмала до моносарахирдов и декстринов;
- протеаза для расщепления белков до аминокислот;
- липаза для расщепления жиров до глицерина.
Вспомогательные вещества микрогранул: ядро гранул – макрогол 4000; оболочка – фталат гипромелозы, триэтилцитрат, диметикон, спирт цетиловый. Твердая капсула состоит из желатина, оксида железа, диоксида титана и лаурилсульфата натрия.
Принцип действия
После приема внутрь минимикросферы распределяются в кишечнике, помогая расщеплению углеводов, белков и жиров. Препарат улучшает общее состояние ЖКТ и нормализирует пищеварение, компенсируя недостаточную активность собственных ферментов ребенка.
Показания
Назначают свиной панкреатин при недостаточности экзокринной (внешнесекреторной) функции поджелудочной пациента, вызванной разными причинами:
- муковисцидоз;
- хронический панкреатит;
- гастроэктомия;
- хронические воспалительные заболевания желудка, кишечника, желчного пузыря, печени.
Показан панкреатин и при нарушениях пищеварения различной этиологии, для улучшения переваривания еды в случае неправильного питания. Прием препарата снимает симптомы ферментной недостаточности поджелудочной, такие как боль в области живота, изменение частоты и консистенции стула, метеоризм.
Искусственный фермент эффективен при функциональных нарушениях в работе:
- печени;
- кишечника;
- желчевыводящих путей;
- желчного пузыря;
- желудка;
- устраняет сильные колики у малышей;
- помогает младенцам при трудностях с опорожнением кишечника.
С какого возраста разрешено принимать
Креон 10000, согласно инструкции по применению, разрешен для детей любого возраста. Курс лечения может продолжаться от нескольких дней до нескольких месяцев, при заместительной терапии.
Противопоказания и побочные действия
Типичным противопоказанием, согласно инструкции, будет повышенная реакция на компоненты средства, например, гиперчувствительность к ферментам свиного происхождения или к каким-либо другим компонентам в составе. Противопоказано применение и при остром воспалении поджелудочной.
Побочные реакции возможны со стороны ЖКТ или кожи:
- боль в животе, запор, диарея, вздутие, изменение характера стула, тошнота, рвота;
- аллергические кожные реакции: сыпь, крапивница, зуд.
С осторожностью панкреатин дают пациентам, в организме которых превышен уровень мочевой кислоты. Противопоказан прием также при наличии аллергии к свиным белкам и почечной недостаточности.
Инструкция по применению и дозировка
В инструкции упоминается, что дозировка зависит от индивидуальной потребности и возраста пациента, состава питания и степени нарушения пищеварения. Поэтому, хотя средство и продается без рецепта, но доза подбирается доктором индивидуально в каждом случае.
Принимают препарат во время или сразу после еды. Относительно того, как давать Креон детям, которые часто не могут проглотить твердую капсулу, есть такие способы:
- капсула вскрывается и необходимое количество гранул смешивается с жидкой едой, чтобы не нужно было их разжевывать;
- малышам гранулки можно смешивать с молоком или смесью и давать выпить с ложки.
Знаете ли вы? Лучше всего добавлять гранулы в жидкость с нейтральной или слабокислой средой: молоко, йогурт, тертое яблоко. Эту смесь нужно давать сразу, а не сохранять на потом. Проконтролируйте, чтобы гранулы не остались в ротовой полости, для этого можно запить их водой или прополоскать рот.
Как принимать Креон 10000 детям, если врач прописал меньшую дозировку? Способ будет таким: вскрыть капсулу, отмерить нужное количество гранул и смешать с едой. Например, при разных видах экзокринной недостаточности во время легкого перекуса Креон для детей нужно принимать в дозировке 5000ЕД липазы. Для этого будет достаточно половины капсульного содержимого.
Во время лечения Креоном инструкция по применению рекомендует для детей соблюдение обязательной суточной дозировки жидкости. Особенно это важно в теплое время года или в периоды усиленной потери жидкости. Несоблюдение суточной нормы может усиливать запоры.
Хранят препарат при температуре не выше плюс 25 градусов в плотно закрытой упаковке. В этом случае, заявленный в инструкции срок годности составляет 2 года.
Передозировка
При чрезмерно высоких дозах панкреатина инструкция предупреждает о возможности повышения уровня мочевой кислоты в моче (гиперурикозурия) или в крови (гиперурикемия).
При лечении муковисцидоза (наследственного заболевания, вызывающего хронические респираторные и пищеварительные проблемы) длительный прием в некоторых случаях приводил к фиброзирующей колонопатии (сужению одного из отделов кишечника и толстой кишки).
Взаимодействие с другими препаратами
В инструкции написано, что клинические данные о взаимодействии с другими препаратами или о других формах взаимодействий отсутствуют. Поэтому любую комплексную терапию нужно обсуждать с доктором. Например, инструкция по применению к Смекте, указывает, что частое применение этого популярного сорбента может спровоцировать запоры. Тот же эффект бывает и от применения Креона, при несоблюдении питьевого режима. Чтобы избежать подобной «побочки», врач подберет другие симптоматические средства для лечения ЖКТ на время прохождения курса.
Аналоги
Панкреатин выпускается под различными торговыми именами: Мезим, Фестал, Панкреофлат, Панзим, Панкренорм, Энзибене, Эрмиталь, Панкрелипаза, Нормоэнзим. Различаются эти средства по количеству липазы в ЕД (единицах действия) и по дополнительным ингредиентам.
Бюджетным аналогом Креона 10000 для детей считаются Микразим, Панзинорм и Эрмиталь. Содержание активного вещества во всех этих препаратах одинаковое. Форма выпуска – капсулы с сухими микропаллетами или микаротаблетками внутри.
Креон 10000 для детей: отзывы
Катя уверена, что Креон – один из лучших панкреатинов. Женщина сама восстанавливалась им после воспаления желчного пузыря и на себе почувствовала несомненный позитивный эффект. Поэтому, когда после ротавирусной инфекции у ее малышки нарушилось пищеварение, то Катя применила уже проверенное средство. Педиатр рекомендовал для двухлетней девочки дозировку в 10 микрогранул. Катя отсчитывала их вручную из вскрытой капсулы. Все процессы в организме ребенка быстро наладились, вскоре от болезни не осталось и следа.
Таня давала ферменты годовалому сыну в комплексной терапии дисбактериоза, вместе с лактобактериями и —регидроном для детей.— Половину гранул из капсулы Таня размешивала с пюре или другой пищей. После применения у сына улучшился аппетит, нормализовался стул, симптомы дисбактериоза исчезли.
Мелиса считает Креон незаменимым помощником при ферментативной недостаточности. Ее двухмесячная малышка переболела энтероколитом, анализы показывали недостаток ферментов, девочку мучили колики и боли в животике. Педиатр прописала прием Креона курсом по одной трети капсулы дважды в день. Мелиса разводила гранулы молочной смесью и давала выпивать малышке с ложечки. После начала лечения и сама малышка, и родители наконец-то смогли спокойно поспать. Эффект продолжался еще три недели после окончания курса, а затем колики случались, но гораздо реже. А через некоторое время анализы пришли в норму и колики прекратились.
Сыну Оксаны препарат помог восстановиться после лечения бронхита антибиотиками. После антибактериальной терапии у ребенка началась тяжелая диарея, а затем постоянные запоры. Обычные средства нормализации ЖКТ и специальная диета не действовали. А вот после приема ферментов стул пришел в норму уже через неделю.
Людмила тоже считает Креон лучшим средством для налаживания пищеварения. У ее ребенка пищеварение расстроилось на фоне перенесенной вирусной инфекции: начались боли в животе, понос и рвота. Сначала врач порекомендовал применение Энтерола для стабилизации пищеварения. Но когда, кроме расстройства стула, анализ выявил наличие крахмала и непереваренной клетчатки в испражнениях, то был назначен Креон. После десятидневного курса клетчатка и крахмал стали перевариваться полностью, стул ребенка наладился.
Проблемы с поджелудочной: видео
Что делать, если питание организовано правильно, но у малыша все-равно постоянно возникают неприятные симптомы? О проблемах с желчным и поджелудочной рассуждают в студии доктора Комаровского.
Некоторые родители считают, что применение искусственных ферментов приносит больше вреда, чем пользы детскому организму. А для хорошего пищеварения достаточно рационально организовать питание и режим дня. Другие – думают, что при сегодняшних условиях без поддерживающей терапии извне не обойтись. А что думаете вы? Напишите в комментариях.
Креон (10000, 25000, 40000): инструкция по применению, цена, отзывы и аналоги
Закрыть
- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
ДЕЙСТВУЮЩИЕ ВЕЩЕСТВА
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Богатая тромбоцитами плазма
- [В] Вазопрессин .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Деацетилазы гистонов .. Дофамин
- [Ж] Железы .. Жиры
- [И] Иммунитет .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапар
Информация о назначении FDA, побочные эффекты и использование
Общее название: панкрелипаза
Лекарственная форма: капсула, гранулы с отсроченным высвобождениемПроверено с медицинской точки зрения Drugs.com. Последнее обновление: 1 мая 2020 г.
Показания и использование Creon
Креон® показан для лечения внешнесекреторной недостаточности поджелудочной железы, вызванной муковисцидозом, хроническим панкреатитом, панкреатэктомией или другими состояниями.
Дозировка и введение креона
Креон не взаимозаменяем с другими продуктами панкрелипазы.
Креон принимают внутрь. Терапию следует начинать с минимальной рекомендуемой дозы и постепенно увеличивать. Дозировку Creon следует подбирать индивидуально в зависимости от клинических симптомов, степени присутствия стеатореи и содержания жира в рационе, как описано в разделе «Ограничения дозирования» ниже [см. Дозировка и введение (2.2) и Предупреждения и меры предосторожности (5.1)].
Администрация
Младенцы (до 12 месяцев)
Креон следует вводить младенцам непосредственно перед каждым кормлением, используя дозу 3000 единиц липазы на 120 мл смеси или перед грудным вскармливанием.Содержимое капсулы можно вводить непосредственно в рот или с небольшим количеством яблочного пюре. После введения следует запивать грудным молоком или смесью. Содержимое капсулы не следует смешивать непосредственно с смесью или грудным молоком, поскольку это может снизить эффективность. Следует проявлять осторожность, чтобы не допускать раздавливания, разжевывания и удержания креона во рту, чтобы избежать раздражения слизистой оболочки полости рта.
Дети и взрослые
Креон следует принимать во время еды или перекусов, запивая достаточным количеством жидкости.Капсулы Creon и их содержимое нельзя измельчать или жевать. Капсулы следует глотать целиком.
Пациентам, которые не могут проглотить неповрежденные капсулы, можно осторожно открыть их и добавить содержимое в небольшое количество кислой мягкой пищи с pH 4,5 или ниже, такой как яблочное пюре, при комнатной температуре. Пищевая смесь Creon-soft следует сразу же проглотить, не измельчая и не разжевывая, а затем запить водой или соком для обеспечения полного проглатывания. Следует следить за тем, чтобы во рту не оставалось лекарство.
Дозировка
Рекомендации по дозировке для заместительной терапии панкреатическими ферментами были опубликованы после консенсусных конференций Фонда кистозного фиброза.1, 2, 3 Креон следует вводить в соответствии с рекомендациями консенсусных конференций Фонда кистозного фиброза (также известных как конференции), изложенными в следующие параграфы, кроме младенцев. Хотя конференции рекомендуют дозы от 2000 до 4000 единиц липазы для младенцев в возрасте до 12 месяцев, Creon доступен в капсулах на 3000 единиц липазы.Таким образом, рекомендуемая доза креона для младенцев до 12 месяцев составляет 3000 единиц липазы на 120 мл смеси или на одно кормление грудью. Пациентам можно вводить дозу по схеме дозирования, основанной на приеме жира или фактической массе тела.
Дополнительные рекомендации по терапии ферментами поджелудочной железы у пациентов с экзокринной недостаточностью поджелудочной железы вследствие хронического панкреатита или панкреатэктомии основаны на клинических испытаниях, проведенных в этих группах населения.
Младенцы (до 12 месяцев)
Creon доступен в количестве 3 000 единиц липазы по USP, поэтому младенцам можно давать 3 000 единиц липазы (одну капсулу) на 120 мл смеси или на одно кормление грудью.Не смешивайте содержимое капсулы Creon непосредственно с смесью или грудным молоком до администрации [см. Администрация (2.1)].
Дети старше 12 месяцев и младше 4 лет
Дозирование фермента должно начинаться с 1000 единиц липазы / кг массы тела на один прием пищи для детей в возрасте до 4 лет до максимального значения 2500 единиц липазы / кг массы тела на прием пищи (или меньше или равно 10000 единиц липазы на кг веса тела). масса тела в день) или менее 4000 единиц липазы / г жира, потребляемого в день.
Дети от 4 лет и взрослые
Дозирование фермента должно начинаться с 500 единиц липазы / кг массы тела на один прием пищи для лиц старше 4 лет до максимум 2500 единиц липазы / кг массы тела на прием пищи (или меньше или равно 10000 единиц липазы на кг массы тела). масса тела в день) или менее 4000 единиц липазы / г жира, потребляемого в день.
Обычно половину предписанной дозы креона для индивидуального полноценного приема пищи следует давать с каждым перекусом. Общая суточная доза должна отражать приблизительно три приема пищи плюс два или три перекуса в день.
Дозы ферментов, выраженные в единицах липазы / кг массы тела за один прием пищи, должны быть уменьшены у пожилых пациентов, поскольку они весят больше, но, как правило, потребляют меньше жира на килограмм массы тела.
Взрослые с внешнесекреторной недостаточностью поджелудочной железы вследствие хронического панкреатита или панкреатэктомии
Начальная начальная доза и увеличение дозы на каждый прием пищи должны быть индивидуализированы в зависимости от клинических симптомов, степени стеатореи и содержания жира в пище.
В одном клиническом испытании пациенты получали Креон в дозе 72 000 единиц липазы на прием пищи, потребляя не менее 100 г жира в день [см. Клинические исследования (14.2)]. Более низкие начальные дозы, рекомендуемые в литературе, соответствуют минимальной начальной дозе 500 единиц липазы / кг массы тела на один прием пищи, рекомендованной для взрослых в соответствии с рекомендациями консенсусных конференций Фонда кистозного фиброза.1, 2, 3, 4 Обычно половина прописанного креона доза для индивидуального полноценного приема пищи должна приниматься с каждым перекусом.
Ограничения дозирования
Дозировка
не должна превышать рекомендованную максимальную дозировку, установленную Руководящими принципами консенсусных конференций Фонда муковисцидоза.1, 2, 3 Если симптомы и признаки стеатореи сохраняются, медицинский работник может увеличить дозировку. Пациенты должны быть проинструктированы не увеличивать дозировку самостоятельно. Реакция на ферменты сильно различается у разных людей; Таким образом, рекомендуется диапазон доз. При изменении дозировки может потребоваться корректировка в течение нескольких дней.Если дозы превышают 2500 липазных единиц / кг веса за один прием пищи, необходимы дальнейшие исследования. Дозы, превышающие 2500 липазных единиц / кг массы тела на один прием пищи (или более 10000 липазных единиц / кг массы тела в день), следует использовать с осторожностью и только в том случае, если их эффективность подтверждена 3-дневными измерениями содержания жира в фекалиях. указывают на значительно улучшенный коэффициент абсорбции жира. Дозы, превышающие 6000 липазных единиц / кг массы тела за один прием пищи, были связаны со стриктурой толстой кишки, указывающей на фиброзирующую колонопатию, у детей младше 12 лет [см. Предупреждения и меры предосторожности (5.1)]. Пациенты, получающие в настоящее время более высокие дозы, чем 6000 единиц липазы / кг массы тела за один прием пищи, должны быть обследованы, и дозировка либо немедленно снижается, либо снижается до более низкого диапазона.
Лекарственные формы и сила действия
Активным ингредиентом Creon, прошедшим клинические испытания, является липаза. Креон дозируется липазными единицами.
Другие активные ингредиенты включают протеазу и амилазу. Каждая капсула с отсроченным высвобождением Creon содержит указанные количества липазы, протеазы и амилазы:
- 3000 единиц липазы USP; 9 500 единиц USP протеазы; 15 000 единиц USP капсул с замедленным высвобождением амилазы имеют белую непрозрачную крышку с отпечатком «Creon 1203» и белое непрозрачное тело.
- 6000 единиц липазы USP; 19000 единиц протеазы USP; 30 000 единиц USP капсул с замедленным высвобождением амилазы имеют оранжевый непрозрачный колпачок с отпечатком «Creon 1206» и синий непрозрачный корпус.
- 12000 единиц липазы USP; 38000 единиц протеазы USP; 60 000 единиц USP капсул с замедленным высвобождением амилазы имеют коричневую непрозрачную крышку с отпечатком «Creon 1212» и бесцветное прозрачное тело.
- 24000 единиц липазы USP; 76000 единиц протеазы USP; 120 000 единиц USP капсул с замедленным высвобождением амилазы имеют оранжевую непрозрачную крышку с надписью «Creon 1224» и бесцветный прозрачный корпус.
- 36000 единиц липазы USP; 114000 единиц протеазы USP; 180 000 единиц USP капсул с замедленным высвобождением амилазы имеют синюю непрозрачную крышку с отпечатком «Creon 1236» и бесцветное прозрачное тело.
Противопоказания
Нет.
Предупреждения и меры предосторожности
Фиброзирующая колонопатия
Сообщалось о фиброзирующей колонопатии после лечения различными продуктами ферментов поджелудочной железы. 5, 6 Фиброзирующая колонопатия — это редкая серьезная побочная реакция, первоначально описанная в связи с применением высоких доз ферментов поджелудочной железы, обычно в течение длительного периода времени и чаще всего наблюдаемая у педиатрических пациентов с муковисцидозом.Основной механизм фиброзирующей колонопатии остается неизвестным. Дозы продуктов ферментов поджелудочной железы, превышающие 6000 единиц липазы / кг массы тела за один прием пищи, были связаны со стриктурой толстой кишки у детей в возрасте до 12 лет.1 Пациенты с фиброзирующей колонопатией должны находиться под тщательным наблюдением, поскольку некоторые пациенты могут подвергаться риску прогрессирования до образование стриктуры. Неизвестно, происходит ли регресс фиброзирующей колонопатии.1 Обычно рекомендуется, если нет клинических показаний, чтобы дозы ферментов были менее 2500 липазных единиц / кг массы тела на один прием пищи (или менее 10000 липазных единиц / кг массы тела на один прием пищи). день) или менее 4000 липазных единиц / г жира, потребляемого в день [см. Дозировка и управление (2.1)].
Дозы, превышающие 2500 липазных единиц / кг массы тела за один прием пищи (или более 10000 липазных единиц / кг массы тела в день), следует применять с осторожностью и только в том случае, если их эффективность подтверждена 3-дневными измерениями содержания жира в фекалиях. что указывает на значительно улучшенный коэффициент абсорбции жира. Пациенты, получающие более высокие дозы, чем 6000 единиц липазы / кг массы тела за один прием пищи, должны быть обследованы, и дозировка либо немедленно снижается, либо титруется до более низкого диапазона.
Способность к раздражению слизистой оболочки полости рта
Необходимо следить за тем, чтобы во рту не оставалось лекарство. Креон нельзя измельчать, жевать или смешивать с продуктами с pH выше 4,5. Эти действия могут нарушить защитное энтеросолюбильное покрытие, что приведет к раннему высвобождению ферментов, раздражению слизистой оболочки полости рта и / или потере активности ферментов [см. Дозировка и управление (2.2) и Информация для консультирования пациентов (17.1)]. Пациентам, которые не могут проглотить неповрежденные капсулы, их можно осторожно открыть и добавить содержимое в небольшое количество кислой мягкой пищи с pH 4.5 или меньше, например, яблочное пюре, при комнатной температуре. Пищевую смесь Creon-soft следует немедленно проглотить, запивая водой или соком, чтобы обеспечить полное проглатывание.
Возможен риск гиперурикемии
Следует соблюдать осторожность при назначении Креона пациентам с подагрой, почечной недостаточностью или гиперурикемией. Продукты фермента поджелудочной железы свиного происхождения содержат пурины, которые могут повышать уровень мочевой кислоты в крови.
Потенциальное воздействие вирусов из источника продукта
Creon получают из ткани поджелудочной железы свиней, используемых в пищу.Хотя риск того, что Creon передаст инфекционный агент человеку, был снижен за счет тестирования на определенные вирусы во время производства и за счет инактивации определенных вирусов во время производства, существует теоретический риск передачи вирусных заболеваний, включая заболевания, вызываемые новыми или неидентифицированными вирусами. Таким образом, нельзя однозначно исключить присутствие вирусов свиней, которые могут инфицировать людей. Однако о случаях передачи инфекционного заболевания, связанного с употреблением экстрактов поджелудочной железы свиней, не сообщалось.
Аллергические реакции
Следует проявлять осторожность при введении панкрелипазы пациенту с известной аллергией на белки свиного происхождения. Редко сообщалось о тяжелых аллергических реакциях, включая анафилаксию, астму, крапивницу и зуд, при применении других ферментов поджелудочной железы с разными составами одного и того же активного ингредиента (панкрелипазы). Следует учитывать риски и преимущества продолжения лечения креоном у пациентов с тяжелой аллергией с учетом общих клинических потребностей пациента.
Побочные реакции
Наиболее серьезные побочные реакции, связанные с различными продуктами фермента поджелудочной железы одного и того же активного ингредиента (панкрелипаза), которые описаны в другом месте на этикетке, включают фиброзирующую колонопатию, гиперурикемию и аллергические реакции [см. Предупреждения и меры предосторожности (5)].
Опыт клинических испытаний
Поскольку клинические испытания проводятся в самых разных условиях, частота побочных реакций, наблюдаемая в клинических испытаниях лекарственного средства, не может напрямую сравниваться с показателями клинических испытаний другого лекарственного средства и может не отражать показатели, наблюдаемые на практике.
Краткосрочная безопасность креона была оценена в клинических испытаниях, проведенных с участием 121 пациента с экзокринной недостаточностью поджелудочной железы (EPI): 67 пациентов с EPI из-за муковисцидоза (CF) и 25 пациентов с EPI из-за хронического панкреатита или панкреатэктомии получали лечение Креонт.
Муковисцидоз
Исследования 1 и 2 были рандомизированными, двойными слепыми, плацебо-контролируемыми, перекрестными исследованиями с участием 49 пациентов в возрасте от 7 до 43 лет с EPI из-за CF. В исследование 1 вошли 32 пациента в возрасте от 12 до 43 лет, а в исследование 2 — 17 пациентов в возрасте от 7 до 11 лет.В этих исследованиях пациенты были рандомизированы для приема креона в дозе 4000 единиц липазы / г жира в день или соответствующего плацебо в течение 5–6 дней лечения с последующим переходом на альтернативное лечение в течение дополнительных 5–6 дней. Среднее воздействие креона во время этих исследований составило 5 дней.
В исследовании 1 у одного пациента возник дуоденит и гастрит средней степени тяжести через 16 дней после завершения лечения креоном. Преходящая нейтропения без клинических последствий наблюдалась как аномальный лабораторный результат у одного пациента, получавшего креон и макролидный антибиотик.
В исследовании 2 побочные реакции, которые произошли по крайней мере у 2 пациентов (больше или равно 12%), получавших креон, были рвотой и головной болью. Рвота возникла у 2 пациентов, получавших креон, и не наблюдалась у пациентов, получавших плацебо; головная боль возникла у 2 пациентов, получавших креон, и не возникла у пациентов, получавших плацебо.
Наиболее частыми побочными реакциями (более или равными 4%) в исследованиях 1 и 2 были рвота, головокружение и кашель.В таблице 1 перечислены побочные реакции, которые произошли по крайней мере у 2 пациентов (больше или равно 4%), получавших креон с большей частотой, чем плацебо в исследованиях 1 и 2.
Таблица 1: Побочные реакции, возникающие как минимум у 2 пациентов (более или равных 4%) при муковисцидозе (исследования 1 и 2) Побочная реакция Креон Капсулы
n = 49 (%)Плацебо
n = 47 (%)Рвота 3 (6) 1 (2) Головокружение 2 (4) 1 (2) Кашель 2 (4) 0 В дополнительном открытом индивидуальном исследовании оценивалась краткосрочная безопасность и переносимость креона у 18 младенцев и детей в возрасте от 4 месяцев до 6 лет с EPI, вызванным муковисцидозом.Пациенты получали обычную заместительную терапию ферментами поджелудочной железы (средняя доза 7000 единиц липазы / кг / день в течение средней продолжительности 18,2 дня) с последующим приемом креона (средняя доза 7500 единиц липазы / кг / день в течение средней продолжительности 12,6 дня). Серьезных побочных реакций не было. Побочные реакции, возникшие у пациентов во время лечения Креоном, включали рвоту, раздражительность и снижение аппетита, каждая из которых наблюдалась у 6% пациентов.
Хронический панкреатит или панкреатэктомия
Рандомизированное двойное слепое плацебо-контролируемое исследование в параллельных группах было проведено с участием 54 взрослых пациентов в возрасте от 32 до 75 лет с EPI, вызванным хроническим панкреатитом или панкреатэктомией.Пациенты получали одинарное слепое лечение плацебо в течение 5-дневного подготовительного периода, за которым следовали промежуточный период продолжительностью до 16 дней под руководством исследователя без ограничений на заместительную терапию ферментами поджелудочной железы. Затем пациенты были рандомизированы для приема креона или соответствующего плацебо в течение 7 дней. Доза Creon составляла 72 000 единиц липазы на основной прием пищи (3 основных приема пищи) и 36 000 единиц липазы на перекус (2 перекуса). Среднее воздействие креона во время этого исследования составило 6,8 дня у 25 пациентов, получавших креон.
Наиболее частые побочные реакции, о которых сообщалось в ходе исследования, были связаны с контролем гликемии и чаще наблюдались во время лечения креоном, чем во время лечения плацебо.
В таблице 2 перечислены побочные реакции, которые произошли по крайней мере у 1 пациента (более или равного 4%), получавшего креон с большей частотой, чем плацебо.
Таблица 2: Побочные реакции как минимум у 1 пациента (более или равного 4%) в исследовании хронического панкреатита или панкреатэктомии Побочная реакция Креон Капсулы
n = 25 (%)Плацебо
n = 29 (%)Гипергликемия 2 (8) 2 (7) Гипогликемия 1 (4) 1 (3) Боль в животе 1 (4) 1 (3) Аномальные кал 1 (4) 0 Метеоризм 1 (4) 0 Частые испражнения 1 (4) 0 Ринофарингит 1 (4) 0 Опыт постмаркетинга
Постмаркетинговые данные по этой формуле Creon доступны с 2009 года.Следующие побочные реакции были выявлены во время использования этой формулировки Creon после утверждения. Поскольку об этих реакциях сообщается добровольно от населения неопределенного размера, не всегда возможно надежно оценить их частоту или установить причинно-следственную связь с воздействием наркотиков.
Желудочно-кишечные расстройства (включая боли в животе, диарею,
метеоризм, запор и тошнота), кожные заболевания (включая зуд,
крапивница и сыпь), нечеткость зрения, миалгия, мышечный спазм и бессимптомное повышение уровня печени
Сообщается о
ферментах с этой формулой Creon.
Препараты ферментов поджелудочной железы с отсроченным и немедленным высвобождением и различной рецептурой
Сделайте благотворительное пожертвование | Детский международный | Пожертвовать нуждающимся детям
Имя Honoree
Обратите внимание: если вы не хотите, чтобы мы никого уведомляли, просто заполните необходимые поля ниже, указав свою информацию.
Связаться с ними по электронной почте или по почте?
Электронная почтаПочтаСтрана Honoree
Афганистан
Албания
Алжир
Андорра
Ангола
Ангилья
Антигуа и Барбуда
Аргентина
Армения
Аруба
Остров Вознесения
Австралия
Австрия
Азербайджан
Багамы
Бахрейн
Бангладеш
Барбадос
Беларусь
Бельгия
Белиз
Бенин
Бермуды
Бутан
Боливия
Босния и Герцеговина
Ботсвана
Бразилия
Британские Виргинские острова
Бруней-Даруссалам
Болгария
Буркина-Фасо
Бурунди
Камбоджа
Камерун
Канада
Кабо-Верде
Каймановы острова
Центрально-Африканская Республика
Чад
Чили
Китай
Колумбия
Коморские острова
Конго
Острова Кука
Коста-Рика
Берег Слоновой Кости
Хорватия
Куба
Кюрасао
Кипр
Чехия
Dem People’s Rep.Кореи
Демократическая Республика Конго
Дания
Джибути
Доминика
Доминиканская Республика
Голландский Карибский бассейн
Эквадор
Египет
Сальвадор
Экваториальная Гвинея
Эритрея
Эстония
Эфиопия
Ф.Y.R.O.M. (Македония)
Фолклендские (Мальвинские) острова
Фарерские острова
Фиджи
Финляндия
Франция
Французская Полинезия
Габон
Гамбия
Грузия
Германия
Гана
Гибралтар
Греция
Гренада
Гватемала
Гвинея
Гвинея-Бисау
Купить препарат креон — ферментные добавки поджелудочной железы
Описание
Для чего используется креон?
Креон (фермент поджелудочной железы)
Это лекарство помогает переваривать жиры, белки и сахар.Это лекарство содержит комбинацию веществ, а именно липазу, протеазу и амилазу. Эти особые ферменты вырабатываются поджелудочной железой и помогают пищеварению. Отсутствие достаточного количества ферментов в вашем организме может быть связано с рядом факторов. К ним относятся муковисцидоз, хроническое воспаление поджелудочной железы или закупорка протока поджелудочной железы. Недостаток ферментов в организме из-за этих факторов затем можно компенсировать приемом Креона.
Эта добавка ферментов поджелудочной железы легко доступна в Интернете.Вы можете купить лекарство Creon в аптеке Canada онлайн.
Проезд
Лекарство
Креон следует принимать строго по назначению врача. Помните, что не меняйте торговую марку без предварительного уведомления врача.
Это лекарство следует принимать с пищей. Не стесняйтесь задавать любые вопросы, которые у вас есть, а также помните, что будьте особенно осторожны при выполнении инструкций, если вы даете это лекарство своим детям.
Его также можно вводить с редуктором желудочной кислоты, таким как Nexium, Prevacid, Prilosec или Protonix.
Не раздавливайте и не жуйте таблетку. Капсулу целиком запить стаканом воды. Однако, если вы все же открыли капсулу и посыпали пудинг порошком, чтобы принять его, примите его немедленно. Не храните его для дальнейшего использования. Не смешивайте его с молочными смесями или грудным молоком при кормлении детей. Не вдыхайте порошок и не позволяйте ему касаться вашей кожи, так как это может вызвать воспаление.
Рекомендуется принимать лекарство целиком и тщательно следовать инструкциям.
Состав
Активным ингредиентом этого лекарства является фермент поджелудочной железы.
Предостережения
Не принимайте это лекарство, если у вас аллергия на свинину.
Также сообщите своему врачу, если у вас есть следующее, прежде чем принимать Креон:
- Болезнь почек
- Подагра
- Диабет
- Закупорка или рубцевание кишечника
- Таблетки затрудненное глотание
- Непереносимость лактозы
- Вы беременны или кормите грудью
Побочные эффекты
Побочные эффекты препарата Креон включают:
- Боль в суставах
- Боль в животе
- Диарея
- Головная боль
- Зуд прямой кишки
- Заложенный нос
- Изменения уровня сахара в крови
Могут присутствовать и другие минусы, не указанные в списке
ВАЖНОЕ ПРИМЕЧАНИЕ:
Вышеупомянутая информация предназначена для повышения осведомленности о здоровье и не предлагает лечения или диагноза.Эта информация не заменяет индивидуальную медицинскую помощь и не должна толковаться как указание на то, что использование препарата безопасно, целесообразно или эффективно для вас. Обратитесь к своему врачу за медицинской консультацией и лечением.Код товара: 9748
Важность творчества в дошкольном образовании
Когда мы рассматриваем основные навыки, необходимые детям для успешной учебы, мы в основном думаем об основных навыках: говорении, чтении, письме, счете и так далее.Многие родители считают, что творчество — это внутренняя способность определенных людей с необычными талантами. На самом деле это не так — творчество не имеет ничего общего с артистическими или музыкальными талантами. Это способ мышления и самовыражения. Речь идет об открытии и изобретении нового, что побуждает нас проявлять изобретательность и изобретательность.
Kids — прирожденные новаторы с ярким воображением и уникальной манерой самовыражения. С самого раннего возраста дети проявляют способность бросать вызов, задавать вопросы и открывать.В погоне за новыми идеями они открывают свой разум и сердце, экспериментируют с идеями и налаживают связи. У детей есть способность видеть вещи с новой точки зрения, улавливать проблему, о существовании которой никто не может даже подумать, и принимать необычное, но эффективное решение для ее решения.
Каждый ребенок рождается творческим и одаренным, но эту способность можно ограничить, если у детей нет места для творческого поведения и высвобождения своей творческой энергии. Им нужны возможности и материалы, дающие творческий опыт.Творческие занятия для детей бесконечны. Чем более разнообразен и многогранен опыт у детей, тем более широкий диапазон творческого самовыражения они приобретают в ранние годы.
Важность творчества для развития ребенка
Поощрение детей пробовать новые вещи и идеи является решающим фактором их интеллектуального, физического и эмоционального роста. Все, что дети испытывают и изучают о себе, влияет на их дальнейшее развитие.
• Физическое развитие
Различные виды декоративно-прикладного искусства помогают детям стимулировать движение, развивать мелкую моторику, контроль и координацию.Когда дети манипулируют инструментами и исследуют конструкцию и сборку, они неосознанно участвуют в физическом взаимодействии с миром. Они используют чувства, чтобы узнавать об окружающей среде и связываться с тем, что они уже знают. Например, во время рисования или раскрашивания бумаги дети узнают, как держать кисть и управлять ею, а также определяют свои предпочтения относительно использования правой (или левой) руки.
• Эмоциональное развитие
Дети младшего возраста могут использовать различные искусства и инструменты для выражения своих мыслей, которые они еще не могут выразить устно.Таким образом, искусство может помочь детям высвободить свои чувства, поместив их в определенное произведение искусства. Такие занятия также позволяют детям гордиться своими достижениями и овладевать окружающей средой, когда они что-то создают. Кроме того, дети обретают уверенность в своих силах и повышают самооценку.
• Интеллектуальное развитие
На базовом уровне они развивают концентрацию и способности измерять и сортировать предметы. Чтобы понять окружающий мир, дети задают себе несколько основных вопросов и занимаются деятельностью, которая способствует пониманию некоторых основных понятий.По мере взросления дети учатся критически мыслить и решать проблемы. В этом отношении творческая учебная программа для дошкольных учреждений учит молодых учеников рассматривать альтернативы, анализировать их и решать, как применять их в соответствующем контексте.
• Социальное развитие
Находясь вместе в творческой среде, дети учатся делиться и взаимодействовать друг с другом. Это основные аспекты социального обучения. Пение, танцы и актерское мастерство подразумевают развитие необходимых социальных навыков, таких как общение, сочувствие и уважение.
Искусство и ремесла для развития творческих способностей детей
• Изобразительное искусство
Детям младшего возраста нравится экспериментировать с красками, тестом, глиной, клеем и бумагой, чтобы рисовать основные фигуры и формы. Такие изобразительные искусства, как рисование, живопись и конструирование, тесно связаны с детским зрительным восприятием и когнитивной обработкой.
По мере того как дети развиваются художественно и приобретают навыки изобразительного искусства, они развивают свое мастерство от объединения простых форм и фигур до осознанного моделирования.На самом деле дети могут экспериментировать с пластилином, но ничего особенного не производят. Ребенку важно знать, что то, что он скроет, великолепно, даже если это всего лишь линия на бумаге. В детском творчестве не может быть плохого опыта. Они исследуют мир уникальным образом — все, что они создали, достойно быть произведением искусства.
• Музыка
Обучение музыке — неотъемлемая часть творческой программы дошкольного образования . Детям присуща любовь к музыке.Им нравится петь и слушать мелодичные песни с повторами и ритмами. Пение помогает детям почувствовать разницу между медленным и быстрым, громким и тихим. Во время занятий музыкой они знакомятся с музыкальными инструментами и развивают понимание того, как производится звук и как он изменяется (в зависимости от музыкального инструмента). Благодаря музыкальной творческой деятельности для детей юные ученики учатся самоконтролю и концентрации, а также развивают чувство командной работы.
• Танец
Дети всегда активны, и занятия танцами — хороший способ превратить их неиссякаемую энергию в нечто творческое и ритмичное.Танцевальные движения помогают детям развивать воображение и крупную моторику, поскольку они трясутся и машут под музыку. Дополнительную ценность для детского танцевального опыта могут дать такие материалы, как ленты и растяжки, шарфы и браслеты.
• Драма
Детям нравится драма как форма самовыражения, особенно когда они достигают возраста начальной школы. На этом этапе развития у детей есть сильное воображение, и они готовы участвовать в небольших драматических постановках.Дошкольники обычно используют песни и рассказы как краеугольный камень своей драматической пьесы. Исполнительское искусство в качестве активных участников или зрителей помогает детям развивать воображение и осмысливать мир как таковой. Дети также могут участвовать в ролевых играх, которые подразумевают разыгрывание историй с игривым экспериментированием идей и эмоций.
Детский творческий потенциал проявляется, когда они постоянно знакомятся с новыми вещами вокруг себя. Креативность можно поощрять с помощью разнообразных игровых действий, задействующих как можно больше органов чувств.Будучи творческими по натуре, детям нужно физическое пространство и время, чтобы выражать себя, справляться со своими чувствами и вести себя творчески во всем, что они делают.
Creon — Голландский перевод — Linguee
Ÿ В районе
[…]
панкреатический фермент me s ( Creon ® ) , формальный […]Процедура одобрения этого препарата в США — под
.
[…]в соответствии с одобрительным письмом, полученным от FDA в августе 2007 года.
solvay.com
Ÿ Специальная цена
[…]
фермент поджелудочной железы en (Creon® ) loopt de formele […]goedkeuringsprocedure van het geneesmiddel in de
[…]
Verenigde Staten, на de «одобренное письмо» ontvangen van de FDA в августе 2007 года.
solvay.com
Новая формула n o f Creon ® , , одобренная FDA, доступна на рынке с июля. solvay.com
Новая формулировка va n Creon ® , он-лайн является официальной дверью FDA, является верхним пределом своего дела. solvay.com
Creon 2 ca пс или более разделенных […] за едой, чтобы повторяться при каждом приеме пищи.
dr-lemmens.be
Creon 2 c aps of meer verspreid […] более де maaltijd en dit bij de verschillende maaltijden.
dr-lemmens.be
В районе
[…]
панкреатический фермент me s ( Creon ® ) , примечательно […]одобрительное письмо, полученное в августе от FDA, как часть
[…]
— официальная процедура утверждения препарата в США.
solvay.com
Wat de specialisatie
[…]
панкреатический фермент en (Creon® ) betreft, vermelden […]мы получили «одобрительное письмо» от FDA
[…]
in augustus toestuurde in het kader van de formele goedkeuringsprocedure van het geneesmiddel in de Verenigde Staten.
solvay.com
Таким образом, бесконечная литература вращается вокруг конфликта, когда-либо возобновляемого в различных формах,
[…]
между Antigone и n d Creon .italianisticaultraiectina.org
Een onafzienbare literatuur draait om het steeds in andere vormen vernieuwde конфликт
[…]
tussen Antigon e en Creon .italianisticaultraiectina.org
Мы также ориентируемся на географические
[…]
развертывание важных продуктов
[…]
(фенофибраты, Androge l® , Creon ® , D uodopa®) от […]создание солидных коммерческих структур
[…]
на новых рынках, таких как Россия, Бразилия, Мексика, Китай, Индия, Турция, Польша и Австралия, и, в меньшей степени, в Азии, Центральной Европе, Восточной Европе и Южной Америке.
solvay.com
Сектор географического расположения
[…]
ontwikkeling van belangrijke producten
[…]
(фенофибратен, Андрогель ® , Creon® , Duodopa®) ru […]richt hiervoor solide commerciële steunpunten
[…]
op in nieuwe markten zoals Rusland, Brazilië, Mexico, China, India, Turkije, Polen en Australia, en in mindere mate de rest van Azië, Centraal- en Oost-Europa en Zuid-Amerika.
solvay.com
Я хотел бы завершить этот обзор успехами фармацевтического сектора: валидация нового завода по производству вакцин на клеточных культурах в Weesp в Нидерландах, одобрение и запуск h o f Creon ® в Соединенных Штатах и, наконец, соблюдение обещаний программы «Вдохновение». solvay.com
Ik will dit overzicht graag afronden встретил успешный бизнес в фармацевтическом секторе: de validatie van de nieuwe celcultuurfabriek voor de productie van вакцины в Het Nederlandse Weesp; de goedkeuring en de lancering van Creon® в de Verenigde Staten en, наконец, но не в последнюю очередь, de nagekomen beloften rond het programma «Inspire». solvay.com
Продажи увеличились за счет устойчивого роста некоторых лекарств, таких как
[…]
как Androgel ® , Creon ® и d Influvac®.solvay.com
Dit is te danken aan de aanhoudende groei van enkele geneesmiddelen
[…]
zoals Andro ge l®, Creon® en I nfluvac®.solvay.com
При этом около va l , Creon ® — это первый […] и в настоящее время единственный продукт с ферментами поджелудочной железы, одобренный в США.
solvay.com
Het gaat om het eerste en vandaag enige
[…]
pancreatische en zym dat is go edgekeurd […]in de VS.
solvay.com
Кроме того, на продажи Сектора положительно повлиял устойчивый рост других лекарственных препаратов, таких как Андрогель® a n d Creon ® , , рост соответственно на 34% и 23% по сравнению с прошлый год. solvay.com
Ook is de omzet van de Sector gunstig beïnvloed door de voortdurende en stevige groei van andere geneesmiddelen zoals Androgel® en Creon®, die respectievelijk 34% en 23% beter presteren dan vorig jaar. solvay.com
Софокл не пор tr a y Creon a s чудовищный тиран. italianisticaultraiectina.org
Sofocles ze t Creon n iet neer als een monsterlijke tiran. italianisticaultraiectina.org
Ÿ В районе
[…]
фермент поджелудочной железы me s ( Creon ® ) , Solvay Pharmaceuticals […]представил свой ответ в FDA после одобренного
[…]
письмо получено в США в августе 2007 года.
solvay.com
Ÿ Для
[…]
pancreasenzymen (Cre на ®) heeft Sol va y Фармацевтические препараты […]bij de FDA zijn een antwoord ingediend, na ontvangst van
[…]
de «подтверждающее письмо» в de Verenigde Staten в августе 2007 года.
solvay.com
Его пагубная политика в отношении одиноких детей — серьезное бедствие.От него страдают дети, большое количество крестьянских семей, вынужденных избавляться от дочерей, плохой источник дохода, который ничего не дает
[…]
для обеспечения преемственности хозяйств и выхода на пенсию, или второй ребенок, не имеющий права
[…]
на заказ s o f Creon .europarl.europa.eu
Het heeft een invloed op kinderen, verplicht veel landbouwers zich te ontdoen van hun dochters, een kleine bron van inkomsten die niet zorgt voor
[…]
continuousïteit op de boerderij en het pensioen, of het tweede kind dat
[…]
op be ve l van Creon geen re cht heeft […]op een bestaan.
europarl.europa.eu
Solvay Pharmaceuticals также усиливает географическое распределение своих основных продуктов (фенофибрат, Androge l® , Creon ® , D uodopa®) путем создания прочных коммерческих платформ на новых рынках. solvay.com
Solvay Pharmaceuticals имеет географическую географию и расширяет возможности производства (fenofibraat, Androgel®, Creon®, Duodopa®) на коммерческой основе на новой торговой основе. solvay.com
От истоков основания нашей цивилизации мы обнаруживаем, в отличие от кодифицированного закона, универсальность человеческих ценностей: к несправедливому закону государства enacte d b y Creon , w hi ch отрицает универсальные чувства и ценности, Антигона выступает против «неписаных законов богов», тех абсолютных принципов и заповедей, которые не может нарушить никакой авторитет. italianisticaultraiectina.org
Vanaf de oorsprong van onze beschaving wordt tegenover het gecodificeerd recht of te wel de wet de universele waarheid van menselijke waarden gesteld die geen positieve menselijke norm kan ontkennen: tegenover de wrede staatswet di e e geldende gevoelens en waarden ontkent, stelt Antigone de ‘ongeschreven wetten der goden’, de absolute geboden en Principes die geen gezag kan schenden. italianisticaultraiectina.org
Solvay Pharmaceuticals также усиливает географическое распространение основных продуктов (фенофибраты, Androge l® , Creon ® , D uodopa®), создавая надежные коммерческие платформы на новых рынках. solvay.com
Solvay Pharmaceuticals имеет географические преимущества в посадке и выращивании продуктов (фенофибратен, Андрогель®, Creon®, Duodopa®), открывающих коммерческую платформу в Нью-Марктен. solvay.com
Ÿ Solvay Pharmaceuticals также усиливает географическую экспансию своих основных продуктов (фенофибрат, Androge l® , Creon ® , Duodopa®) путем создания прочных коммерческих платформ на новых рынках, таких как как Россия, Бразилия, Мексика, Китай, Индия и Турция. solvay.com
Ÿ Solvay Pharmaceuticals открыла географические географические границы для производственных предприятий (фенофибраат, Андрогель®, Creon®, Duodopa®), размещенных на торговой площадке Индии, Мексика, Бразилия, Турция. solvay.com
CREON Дозировка и информация о приеме
Лекарства »Желудочно-печеночные расстройства
Расстройства пищеварения и желчевыводящих путей
Нарушения пищеварения и желчевыводящих путей:
Показания к CREON:
Лечение внешнесекреторной недостаточности поджелудочной железы, вызванной муковисцидозом, хроническим панкреатитом, панкреатэктомией или другими состояниями.
Взрослые и дети:
См. Литературу. Начните с минимальной рекомендуемой дозы и постепенно увеличивайте ее. Подбирайте индивидуально на основании клинических симптомов, степени стеатореи и содержания жира в рационе.Младенцы: можно посыпать прямо в рот или в небольшое количество яблочного пюре; не смешивайте непосредственно с смесью или грудным молоком. ≤12 месяцев: 3000 единиц липазы на 120 мл смеси или на одно кормление грудью. Дети и взрослые: не раздавливайте и не жевайте колпачки; проглотить целиком или можно открыть и высыпать содержимое в небольшое количество кислой пищи (pH ≤ 4) и сразу же проглотить смесь. > 12 месяцев– <4 лет: 1000 единиц липазы / кг за один прием пищи; ≥4yrs: 500 единиц липазы / кг за один прием пищи. Макс (для детей и взрослых): 2500 единиц липазы / кг на прием пищи (или ≤10000 единиц липазы / кг в день) или <4000 единиц липазы / г жира, потребляемого в день.Взрослые с внешнесекреторной недостаточностью поджелудочной железы вследствие хронического панкреатита или панкреатэктомии: индивидуализировать; в одном исследовании пациенты получали 72 000 единиц липазы за один прием пищи при потреблении 100 г жира в день; более низкие начальные дозы соответствуют минимальной начальной дозе 500 единиц липазы / кг на один прием пищи, рекомендованной для взрослых в руководстве.
Предупреждения / меры предосторожности:
Не взаимозаменяем с другими продуктами панкрелипазы.Аллергия на свинину. Возможная передача вируса. Подагра. Почечная недостаточность. Гиперурикемия. Раздражает слизистую оболочку. Беременность (Кат. С). Кормящие матери.
Фармакологический класс:
Ферменты поджелудочной железы (свиньи).
Побочные реакции:
.
Боль в животе, аномальный кал, кашель, головокружение, метеоризм, головная боль, снижение веса; гиперурикемия, фиброзирующая колонопатия (при высоких дозах), аллергические реакции.
Как поставляется:
Капс 3000—70; 6000, 12000, 24000, 36000—100, 250
Цены на CREON
36000 единиц
капсула( кол-во : 90)
Прил.цена
933 долл.



 Крем и мазь «Ацикловир» («Зовиракс»), таблетки «Ацикловир» детям от года. Применение препарата «Изопринозин» не совсем обосновано, поскольку он проявляет некую активность лишь в отношении герпесвирусов 1-5 типов (включительно). На герпес шестого типа он не оказывает никакого влияния, симптомы не ослабляет.
Крем и мазь «Ацикловир» («Зовиракс»), таблетки «Ацикловир» детям от года. Применение препарата «Изопринозин» не совсем обосновано, поскольку он проявляет некую активность лишь в отношении герпесвирусов 1-5 типов (включительно). На герпес шестого типа он не оказывает никакого влияния, симптомы не ослабляет.

 ISBN 5-8112-1399-9
ISBN 5-8112-1399-9  Так, если имя заканчивается на гласную букву, отчество желательно, чтоб начиналось на согласную и наоборот. В противном случае имя-отчество будет сложно выговариваться, люди могут делать ошибки, чем будут провоцировать у его обладателя лишние подсознательные комплексы.
Так, если имя заканчивается на гласную букву, отчество желательно, чтоб начиналось на согласную и наоборот. В противном случае имя-отчество будет сложно выговариваться, люди могут делать ошибки, чем будут провоцировать у его обладателя лишние подсознательные комплексы.


 Поочередно разминается каждый участок ступни легкими надавливаниями. Уплощенный свод с внутренней стороны прорабатывается активнее всего через поглаживания, легкие растирания и поколачивания.
Поочередно разминается каждый участок ступни легкими надавливаниями. Уплощенный свод с внутренней стороны прорабатывается активнее всего через поглаживания, легкие растирания и поколачивания. Таким образом проводится лечение связок, мышц и суставов. Среднее время воздействия – до 20 минут.
Таким образом проводится лечение связок, мышц и суставов. Среднее время воздействия – до 20 минут.

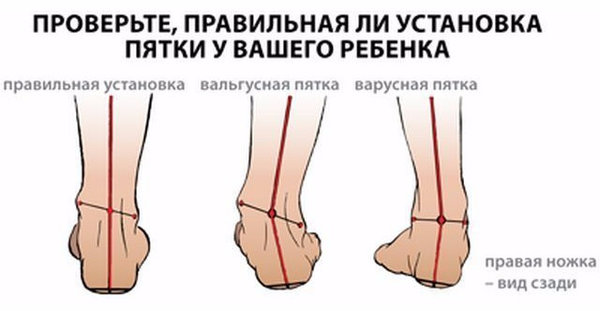

 Передняя часть отведена, а задняя имеет искаженное положение больше чем на 20 градусов. Ощущение бесконечных болей в зоне сустава Шопара. Искривление невозможно исправить при помощи консервативной корректировки.
Передняя часть отведена, а задняя имеет искаженное положение больше чем на 20 градусов. Ощущение бесконечных болей в зоне сустава Шопара. Искривление невозможно исправить при помощи консервативной корректировки.

 Везикулы покрывают лицо, тело, иногда слизистые, но на стопах и ладонях пузырьков нет. Первые высыпания появляются на лице, волосистой части головы, в области паха и половых органов, ребёнка беспокоит сильный зуд, у детей температура повышается ненадолго до отметки 38–38,5 градуса.
Везикулы покрывают лицо, тело, иногда слизистые, но на стопах и ладонях пузырьков нет. Первые высыпания появляются на лице, волосистой части головы, в области паха и половых органов, ребёнка беспокоит сильный зуд, у детей температура повышается ненадолго до отметки 38–38,5 градуса. Генерализованная инфекция сопровождается болью в области печени и селезёнки, отёком миндалин. Высыпания в виде красных пятен размером 5–15 мм появляются на 5–7 день болезни, постепенно сливаются, чаще всего локализуются на лице. Особенность – при мононуклеозе сыпь не чешется.
Генерализованная инфекция сопровождается болью в области печени и селезёнки, отёком миндалин. Высыпания в виде красных пятен размером 5–15 мм появляются на 5–7 день болезни, постепенно сливаются, чаще всего локализуются на лице. Особенность – при мононуклеозе сыпь не чешется.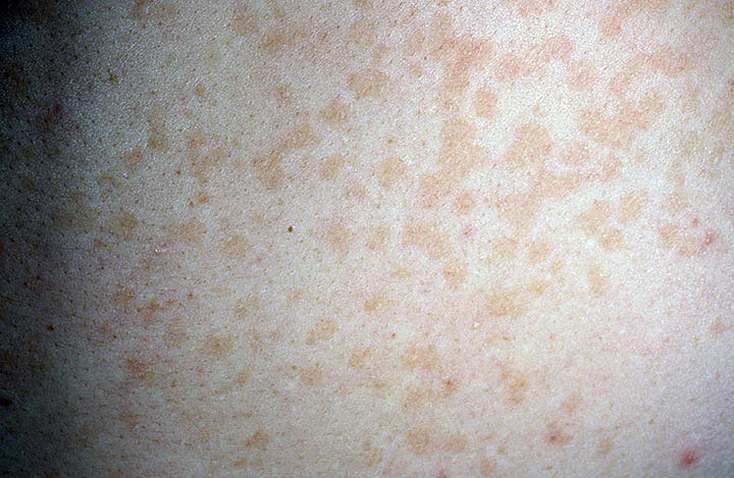 Через 1–2 дня в месте укуса появляется круглое пятно, кожа внутри краснеет, шелушится, постепенно очаг воспаления разрастается. Зуд, покалывание и раздражение возникают только в том случае, если укус пришёлся на область с тонкой, чувствительной кожей. Без надлежащего лечения инфекция распространяется в органы центральной нервной системы, возможно развитие менингита.
Через 1–2 дня в месте укуса появляется круглое пятно, кожа внутри краснеет, шелушится, постепенно очаг воспаления разрастается. Зуд, покалывание и раздражение возникают только в том случае, если укус пришёлся на область с тонкой, чувствительной кожей. Без надлежащего лечения инфекция распространяется в органы центральной нервной системы, возможно развитие менингита.
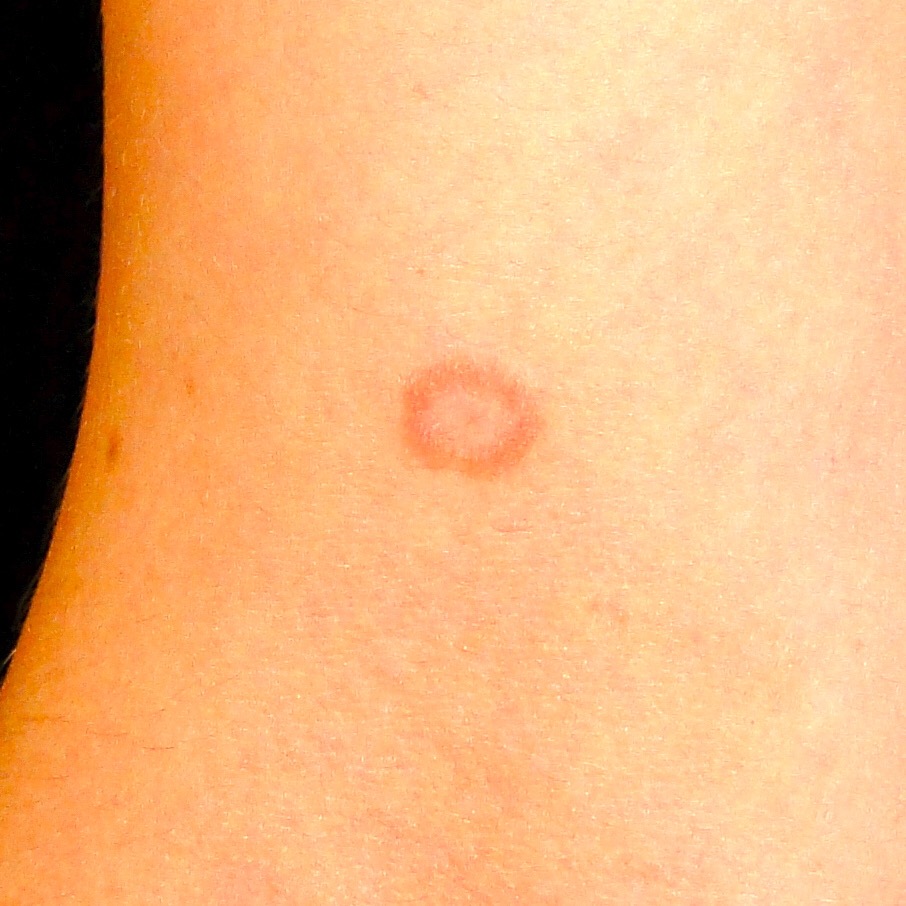 Заболевание сопровождается сильным зудом, на коже появляются красные точки, на волосах много гнид.
Заболевание сопровождается сильным зудом, на коже появляются красные точки, на волосах много гнид. При локализованной форме сыпь исчезает в течение 2–4 дней, при генерализованной и распространённой может сохраняться до 20 дней, при этом наблюдается повышение температуры, младенец становится беспокойным из-за сильного зуда.
При локализованной форме сыпь исчезает в течение 2–4 дней, при генерализованной и распространённой может сохраняться до 20 дней, при этом наблюдается повышение температуры, младенец становится беспокойным из-за сильного зуда. Симптомы – кожа отекает, краснеет, шелушится, беспокоит сильный зуд и жжение, ухудшается состояние и внешний вид волос, но голове появляются корочки жёлтого цвета.
Симптомы – кожа отекает, краснеет, шелушится, беспокоит сильный зуд и жжение, ухудшается состояние и внешний вид волос, но голове появляются корочки жёлтого цвета. Обычно волдыри, красные пятна исчезают самостоятельно, когда прекращается воздействие аллергенов.
Обычно волдыри, красные пятна исчезают самостоятельно, когда прекращается воздействие аллергенов. Раздражителями могут быть продукты питания, лекарства, токсичные пары. Дополнительные симптомы – повышение температуры, озноб, зуд, воспалённые участки болят, иногда наблюдается рвота и тошнота.
Раздражителями могут быть продукты питания, лекарства, токсичные пары. Дополнительные симптомы – повышение температуры, озноб, зуд, воспалённые участки болят, иногда наблюдается рвота и тошнота. Везикулы покрывают лицо, тело, иногда слизистые, но на стопах и ладонях пузырьков нет. Первые высыпания появляются на лице, волосистой части головы, в области паха и половых органов, ребёнка беспокоит сильный зуд, у детей температура повышается ненадолго до отметки 38–38,5 градуса.
Везикулы покрывают лицо, тело, иногда слизистые, но на стопах и ладонях пузырьков нет. Первые высыпания появляются на лице, волосистой части головы, в области паха и половых органов, ребёнка беспокоит сильный зуд, у детей температура повышается ненадолго до отметки 38–38,5 градуса. Генерализованная инфекция сопровождается болью в области печени и селезёнки, отёком миндалин. Высыпания в виде красных пятен размером 5–15 мм появляются на 5–7 день болезни, постепенно сливаются, чаще всего локализуются на лице. Особенность – при мононуклеозе сыпь не чешется.
Генерализованная инфекция сопровождается болью в области печени и селезёнки, отёком миндалин. Высыпания в виде красных пятен размером 5–15 мм появляются на 5–7 день болезни, постепенно сливаются, чаще всего локализуются на лице. Особенность – при мононуклеозе сыпь не чешется. Через 1–2 дня в месте укуса появляется круглое пятно, кожа внутри краснеет, шелушится, постепенно очаг воспаления разрастается. Зуд, покалывание и раздражение возникают только в том случае, если укус пришёлся на область с тонкой, чувствительной кожей. Без надлежащего лечения инфекция распространяется в органы центральной нервной системы, возможно развитие менингита.
Через 1–2 дня в месте укуса появляется круглое пятно, кожа внутри краснеет, шелушится, постепенно очаг воспаления разрастается. Зуд, покалывание и раздражение возникают только в том случае, если укус пришёлся на область с тонкой, чувствительной кожей. Без надлежащего лечения инфекция распространяется в органы центральной нервной системы, возможно развитие менингита.
 Заболевание сопровождается сильным зудом, на коже появляются красные точки, на волосах много гнид.
Заболевание сопровождается сильным зудом, на коже появляются красные точки, на волосах много гнид. Для ребенка будет достаточно закончить на данном этапе, но вы можете продолжить далее.
Для ребенка будет достаточно закончить на данном этапе, но вы можете продолжить далее. Вторая должна быть немного меньше первой. Это будет половинка яблока. Сверху и снизу на линии добавляем маленькие черточки.
Вторая должна быть немного меньше первой. Это будет половинка яблока. Сверху и снизу на линии добавляем маленькие черточки.


 Здесь присутствуют как простые, так и более сложные уроки. Они могут подойти как совсем маленькому ребенку, так и ребенку постарше.
Здесь присутствуют как простые, так и более сложные уроки. Они могут подойти как совсем маленькому ребенку, так и ребенку постарше. Если
Если
 Поверхность, на
Поверхность, на



 Четко прорисуй ветку,
Четко прорисуй ветку,



 И пусть кружочек будет кривоват. Если рисовать его частями, то ровнее вряд ли получится. Но линия при этом точно будет «волосатой».
И пусть кружочек будет кривоват. Если рисовать его частями, то ровнее вряд ли получится. Но линия при этом точно будет «волосатой».
 Почти идеальный шар! Самое главное в арбузе – это его полоски. Для малышей нарисовать их достаточно сложно. Возможно по этому этот простой по форме фрукт рисуют с детьми достаточно редко. Кстати, арбуз – это не совсем фрукт, а гигантская ягода.
Почти идеальный шар! Самое главное в арбузе – это его полоски. Для малышей нарисовать их достаточно сложно. Возможно по этому этот простой по форме фрукт рисуют с детьми достаточно редко. Кстати, арбуз – это не совсем фрукт, а гигантская ягода. Чтобы нарисовать яблоко, сначала рисуем круг.
Чтобы нарисовать яблоко, сначала рисуем круг. «Пройдём» коричневым карандашом по теневой стороне яблока, утемним палочку. Добавим на листике прожилки. И , наконец, проведём несколько красных полосок от черенка вниз.
«Пройдём» коричневым карандашом по теневой стороне яблока, утемним палочку. Добавим на листике прожилки. И , наконец, проведём несколько красных полосок от черенка вниз. образованиеДошкольное образованиеЕстествознаниеИЗО, МХКИностранные языкиИнформатикаИстория РоссииКлассному руководителюКоррекционное обучениеЛитератураЛитературное чтениеЛогопедия, ДефектологияМатематикаМузыкаНачальные классыНемецкий языкОБЖОбществознаниеОкружающий мирПриродоведениеРелигиоведениеРодная литератураРодной языкРусский языкСоциальному педагогуТехнологияУкраинский языкФизикаФизическая культураФилософияФранцузский языкХимияЧерчениеШкольному психологуЭкологияДругое
образованиеДошкольное образованиеЕстествознаниеИЗО, МХКИностранные языкиИнформатикаИстория РоссииКлассному руководителюКоррекционное обучениеЛитератураЛитературное чтениеЛогопедия, ДефектологияМатематикаМузыкаНачальные классыНемецкий языкОБЖОбществознаниеОкружающий мирПриродоведениеРелигиоведениеРодная литератураРодной языкРусский языкСоциальному педагогуТехнологияУкраинский языкФизикаФизическая культураФилософияФранцузский языкХимияЧерчениеШкольному психологуЭкологияДругое Рисование
Рисование
 Хотя большинство из нас тоже слепо верили в это высказывание, многие нет. Но если вы родитель, дайте знать своему ребенку — да, яблоко в день действительно отпугнет врача!
Хотя большинство из нас тоже слепо верили в это высказывание, многие нет. Но если вы родитель, дайте знать своему ребенку — да, яблоко в день действительно отпугнет врача!




 Он обязательно улыбнется, увидев эту ухмыляющуюся яблоню.
Он обязательно улыбнется, увидев эту ухмыляющуюся яблоню.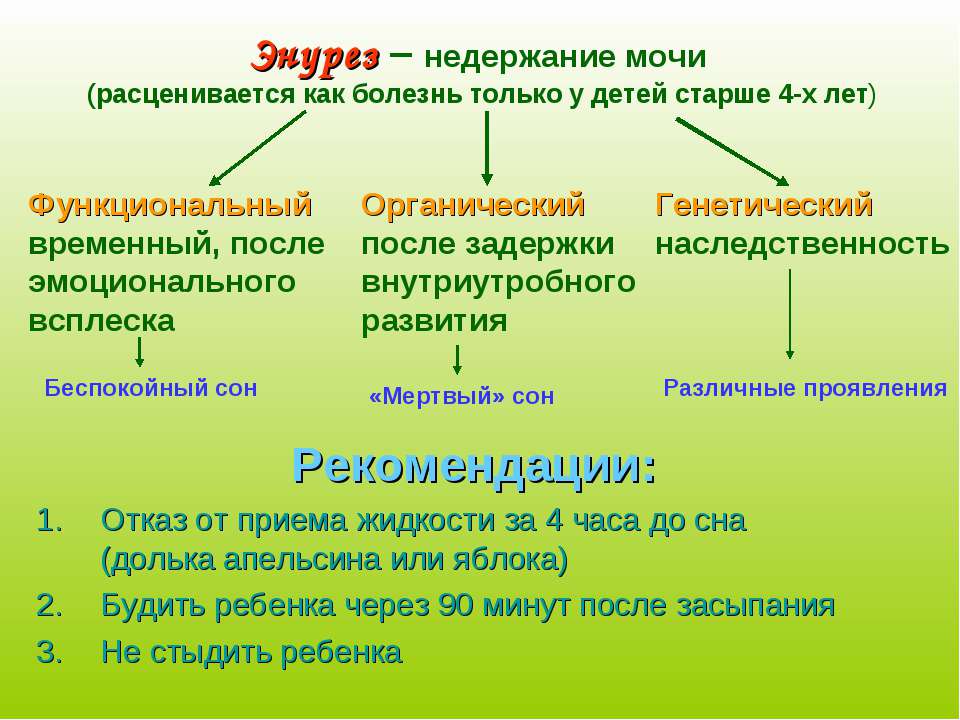 Многие исследователи в области урологии полагают, что ночной энурез не является болезнью, а представляет собой переходный этап между отсутствием контроля и полным контролем над физиологическими отправлениями.
Многие исследователи в области урологии полагают, что ночной энурез не является болезнью, а представляет собой переходный этап между отсутствием контроля и полным контролем над физиологическими отправлениями.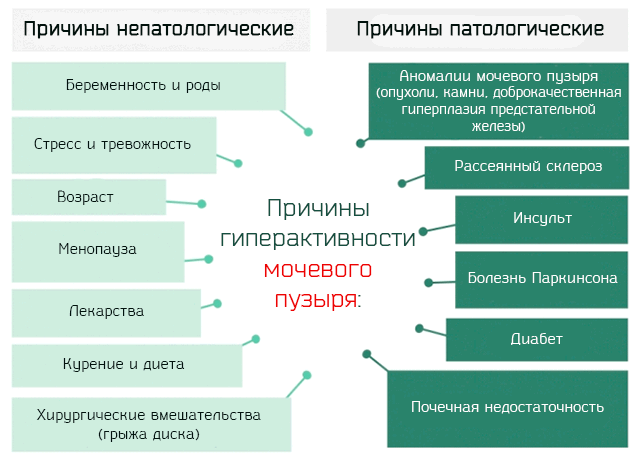 В лечении ночного энуреза принимают участие врачи многих специальностей: неврологи, психотерапевты, психиатры, урологи, нефрологи и т.д. Участие различных специалистов обусловлено разнообразием причин, приводящих к развитию энуреза.
В лечении ночного энуреза принимают участие врачи многих специальностей: неврологи, психотерапевты, психиатры, урологи, нефрологи и т.д. Участие различных специалистов обусловлено разнообразием причин, приводящих к развитию энуреза. Продукция мочи снижается, моча становится более концентрированной. У пациентов с ночным энурезом нередко выявляется изменение ритма секреции вазопрессина. Недостаток вазопрессина в ночное время обуславливает секрецию большого количества мочи, переполнение мочевого пузыря, и, как следствие, ночной энурез.
Продукция мочи снижается, моча становится более концентрированной. У пациентов с ночным энурезом нередко выявляется изменение ритма секреции вазопрессина. Недостаток вазопрессина в ночное время обуславливает секрецию большого количества мочи, переполнение мочевого пузыря, и, как следствие, ночной энурез.
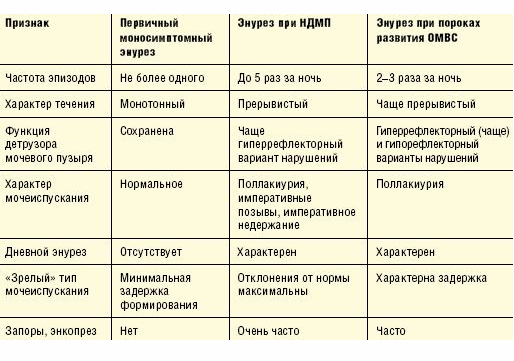 В соответствии с ними выделяют следующие формы энуреза:
В соответствии с ними выделяют следующие формы энуреза:
 Ряд исследователей выделяет невротический и неврозоподобный энурез.
Ряд исследователей выделяет невротический и неврозоподобный энурез. Вначале пациента осторожно опрашивают, выясняя историю заболевания, детали недержания и количество потребляемой на ночь воды. Проводится пальпация живота, ректальное исследование, УЗИ мочевого пузыря и УЗИ органов брюшной полости. Необходимо исключить врожденные аномалии развития органов мочеполовой системы, опухоли таза, несахарный и сахарный диабет.
Вначале пациента осторожно опрашивают, выясняя историю заболевания, детали недержания и количество потребляемой на ночь воды. Проводится пальпация живота, ректальное исследование, УЗИ мочевого пузыря и УЗИ органов брюшной полости. Необходимо исключить врожденные аномалии развития органов мочеполовой системы, опухоли таза, несахарный и сахарный диабет. В ряде случаев увеличение миндалин может приводить к затруднению дыхания во сне, распространению сигналов на корковые центры и непроизвольному мочеиспусканию. Для исключения воспалительных заболеваний и увеличения миндалин пациенты с ночным энурезом должны быть обследованы отоларингологом.
В ряде случаев увеличение миндалин может приводить к затруднению дыхания во сне, распространению сигналов на корковые центры и непроизвольному мочеиспусканию. Для исключения воспалительных заболеваний и увеличения миндалин пациенты с ночным энурезом должны быть обследованы отоларингологом. Препарат воздействует на гладкую мускулатуру мочевого пузыря, увеличивая его объем и уменьшая спазмы. В ряде случаев терапию дриптаном комбинируют с приемом десмопрессина. Больным со сниженным тонусом мочевого пузыря рекомендуют мочиться через каждые 2-3 часа, назначают препараты, повышающие тонус гладкой мускулатуры (неостигмин).
Препарат воздействует на гладкую мускулатуру мочевого пузыря, увеличивая его объем и уменьшая спазмы. В ряде случаев терапию дриптаном комбинируют с приемом десмопрессина. Больным со сниженным тонусом мочевого пузыря рекомендуют мочиться через каждые 2-3 часа, назначают препараты, повышающие тонус гладкой мускулатуры (неостигмин). Использование аппаратов дает хороший эффект, если родителям удается выработать правильную тактику поведения и договориться с ребенком. Конфликтные ситуации, возникающие при многократном ночном пробуждении, могут привести к отказу ребенка пользоваться аппаратом.
Использование аппаратов дает хороший эффект, если родителям удается выработать правильную тактику поведения и договориться с ребенком. Конфликтные ситуации, возникающие при многократном ночном пробуждении, могут привести к отказу ребенка пользоваться аппаратом.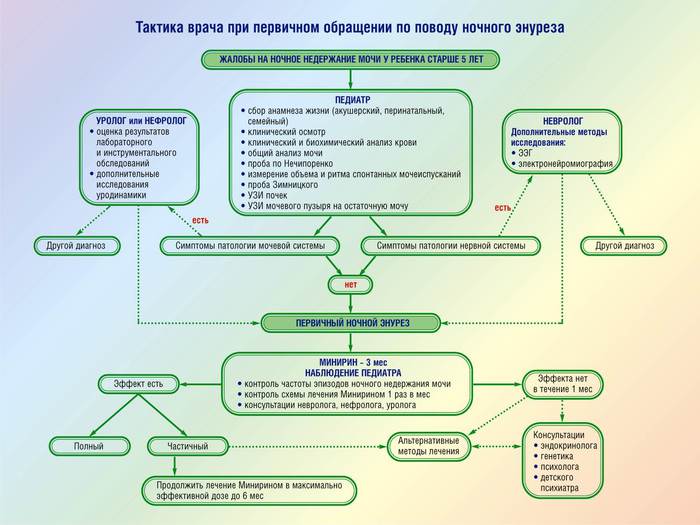 Для того, чтобы минимизировать негативное влияние энуреза на психику, следует всячески поддерживать ребенка. Недопустимы любые проявления осуждения или брезгливости.
Для того, чтобы минимизировать негативное влияние энуреза на психику, следует всячески поддерживать ребенка. Недопустимы любые проявления осуждения или брезгливости.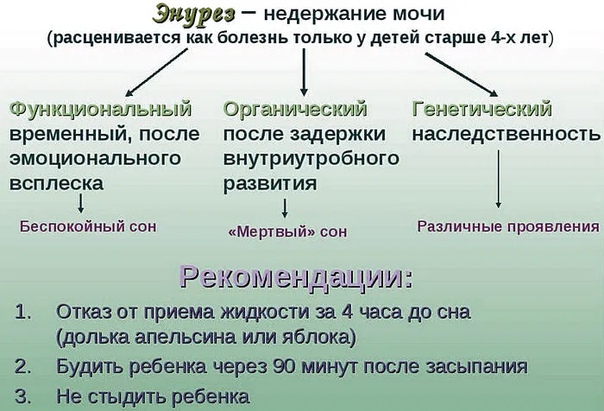
 Тем не менее, игнорировать ночной энурез нельзя, правильными действиями родители могут помочь малышу справиться с этой неприятной проблемой.
Тем не менее, игнорировать ночной энурез нельзя, правильными действиями родители могут помочь малышу справиться с этой неприятной проблемой. К тому же энурез бывает моносимптомным, когда единственным проявлением являются мокрые простыни и пижамки по утрам и полисимптомным, когда и в течение дня ребенок испытывает очень частые позывы к мочеиспусканию. Полисимптомная форма встречается примерно у 15% малышей.
К тому же энурез бывает моносимптомным, когда единственным проявлением являются мокрые простыни и пижамки по утрам и полисимптомным, когда и в течение дня ребенок испытывает очень частые позывы к мочеиспусканию. Полисимптомная форма встречается примерно у 15% малышей.
 Причинами «ночных неприятностей» могут быть нейрогенный мочевой пузырь и некоторые аномалии в строении органов мочевыводящей системы.
Причинами «ночных неприятностей» могут быть нейрогенный мочевой пузырь и некоторые аномалии в строении органов мочевыводящей системы. Дневной энурез в норме должен проходить к 4 годам. Но нормы довольно условны.
Дневной энурез в норме должен проходить к 4 годам. Но нормы довольно условны. Довольно часто дети отличаются повышенным нервным возбуждением, страдают ночными кошмарами или иными формами нарушения сна. При неврозоподобной форме могут наблюдаться задержки развития речи, заикание, тики.
Довольно часто дети отличаются повышенным нервным возбуждением, страдают ночными кошмарами или иными формами нарушения сна. При неврозоподобной форме могут наблюдаться задержки развития речи, заикание, тики. Например, в этот день заболел гриппом или ходил в цирк, где получил массу новых впечатлений.
Например, в этот день заболел гриппом или ходил в цирк, где получил массу новых впечатлений. Комаровский рекомендует ограничивать потребление малышом жидкости во второй половине дня. В первой половине ночи можно будить кроху для того, чтобы высадить его
Комаровский рекомендует ограничивать потребление малышом жидкости во второй половине дня. В первой половине ночи можно будить кроху для того, чтобы высадить его
 Разновидности патологии диагностируются у детей, начиная с четырехлетнего возраста.
Разновидности патологии диагностируются у детей, начиная с четырехлетнего возраста.
 Частой предпосылкой являются патологические процессы и пороки развития мочеполовой системы.
Частой предпосылкой являются патологические процессы и пороки развития мочеполовой системы.
 Когда крепкий сон мешает это сделать, моча выходит непроизвольно.
Когда крепкий сон мешает это сделать, моча выходит непроизвольно.




 Лекарства нельзя использовать для детей младше 6 лет.
Лекарства нельзя использовать для детей младше 6 лет.
 Остудить. Употреблять жидкость 3 раза в день перед едой по 100 мл. Продолжительность лечения — неделя.
Остудить. Употреблять жидкость 3 раза в день перед едой по 100 мл. Продолжительность лечения — неделя.
