Нозокомиальная пневмония | Компетентно о здоровье на iLive
Профилактика нозокомиальной пневмонии
Профилактика НПИВЛ может быть эффективной, только если ее проводят в рамках общей системы инфекционного контроля, охватывающей все элементы лечебно-диагностического процесса и направленной на профилактику различных типов внутрибольничных инфекций. Здесь приведены лишь некоторые мероприятия, наиболее прямо ориентированные на профилактику именно нозокомиальной пневмонии. Такие мероприятия, как, например, изоляция пациентов с инфекционными осложнениями, внедрение принципа «одна сестра — один больной», сокращение предоперационного периода, своевременное выявление и адекватная хирургическая санация альтернативных очагов инфекции, безусловно, играют важную роль в предупреждении нозокомиальной пневмонии, как и других форм внутрибольничных инфекций, но имеют более универсальный характер и в данном документе не рассмотрены.
Все требования, изложенные в этом подразделе, основаны на результатах научных исследований и практического опыта, учитывают требования законодательства Российской Федерации и данные международной практики. Здесь применена следующая система ранжирования мероприятий по степени их обоснованности.
Требования, обязательные для исполнения и убедительно обоснованные данными методически совершенных экспериментальных, клинических или эпидемиологических исследований (метаанализы, систематические обзоры рандомизированных контролируемых испытаний (РКИ), отдельные хорошо организованные РКИ). В тексте они обозначены — 1А.
Требования, обязательные для исполнения и обоснованные данными ряда заслуживающих внимания экспериментальных, клинических или эпидемиологических исследований с незначительной вероятностью систематической ошибки и высокой вероятностью наличия причинно-следственной связи (когортные исследования без рандомизации, исследования случай-контроль и т п) и имеющие убедительное теоретическое обоснование. В тексте они обозначены — 1Б.
Требования, обязательность выполнения которых диктуется действующим федеральным или местным законодательством. В тексте они обозначены — 1В.
Требования, рекомендуемые для исполнения, которые основаны на предположительных данных клинических или эпидемиологических исследований и имеют определенное теоретическое обоснование (опираются на мнение ряда авторитетных экспертов). В тексте они обозначены цифрой 2.
Требования, традиционно рекомендуемые для исполнения, однако при этом не существует убедительных доказательств ни «за», ни «против» их выполнения, а мнения экспертов расходятся. В тексте они обозначены цифрой 3.
Приведенная система ранжирования не подразумевает оценки эффективности мероприятий и отражает лишь качество и количество исследований, данные которых легли в основу разработки предлагаемых мероприятий.
Борьба с эндогенным инфицированием
[36], [37], [38], [39], [40], [41], [42], [43], [44]
Профилактика аспирации
- Следует удалять инвазивные устройства, такие как эндотрахеальные, трахеостомические и (или) энтеральные (назо-, орогастральные, -интестинальные) трубки, немедленно по устранении клинических показаний для их использования (1Б).
- При септическом остром повреждении легких (ОПЛ) или остром респираторном дистресс-синдроме (ОРДС) проведение неинвазивной ИВЛ неэффективно и опасно для жизни.
- Следует, насколько возможно, избегать повторных эндотрахеальных интубаций у пациентов, находившихся на ИВЛ (1Б).
- Риск развития НПИВЛ при назотрахеальной интубации выше, чем при оротрахеальной (1Б).
- Целесообразна постоянная аспирация секрета из надманжеточного пространства (1Б).
- Перед экстубацией трахеи (сдутием манжеты) следует убедиться, что секрет удален из надманжеточного пространства (1Б).
- У пациентов с высоким риском аспирационной пневмонии (находящихся на ИВЛ, с назогастральной, назоинтестинальной трубкой), головной конец кровати должен быть приподнят на 30-45° (1Б).
- Для профилактики орофарингеальной колонизации следует проводить адекватный туалет ротоглотки — аспирацию слизи специальным катетером, а также обработку антисептическими растворами (например, 0,12% раствором хлоргексидина биглюконата) у пациентов после кардиохирургических операций (2) и других пациентов с высоким риском развития пневмонии (3).
Борьба с экзогенным инфицированием
[45], [46], [47], [48], [49]
Гигиепа рук медицинского персонала
- Гигиена рук медицинских работников — общее понятие, обозначающее ряд мероприятий, включающих мытьё рук, антисептику рук и косметический уход за кожей рук медицинского персонала.
- При загрязнении необходимо вымыть руки водой и мылом В остальных случаях следует проводить гигиеническую антисептику рук с помощью спиртового антисептика (1А). Гигиеническая антисептика рук — антисептика рук медицинского персонала, целью которой считают удаление или уничтожение транзиторной микрофлоры.
- Следует проводить гигиеническую антисептику рук, даже если руки визуально не загрязнены (1А)
Гигиеническую антисептику рук следует проводить:
- перед непосредственным контактом с пациентом,
- перед надеванием стерильных перчаток при постановке центрального внутрисосудистого катетера,
- перед постановкой мочевых катетеров, периферических сосудистых катетеров или других инвазивных устройств, если эти манипуляции не требуют хирургического вмешательства,
- после контакта с интактной кожей пациента (например, при измерении пульса или артериального давления, перекладывании пациента и т п ),
- после снятия перчаток (1Б).
Гигиеническую антисептику рук при выполнении манипуляций по уходу за пациентом следует проводить при переходе от контаминированных участков тела пациента к чистым, а также после контакта с объектами окружающей среды (включая медицинское оборудование), находящимися в непосредственной близости от пациента (2).
Не следует применять для антисептики рук салфетки/шарики, пропитанные антисептиком (1Б).
Мероприятия по совершенствованию гигиены рук должны быть неотъемлемой частью программы инфекционного контроля в лечебно-профилактическом учреждении и иметь приоритетное финансирование (1Б).
Уход за пациентами с трахеостомой
Трахеостомию следует выполнять в стерильных условиях (1Б).
Замену трахеостомической трубки следует выполнять в стерильных условиях, трахеостомические трубки необходимо подвергать стерилизации или дезинфекции высокого уровня (1Б).
[50], [51], [52], [53], [54], [55]
Санация дыхательных путей
При выполнении санации трахеобронхиального дерева (ТБД) следует надевать стерильные или чистые одноразовые перчатки (3).
При использовании открытых систем для аспирации секрета дыхательных путей следует применять стерильные катетеры однократного применения (2).
[56], [57], [58], [59], [60], [61]
Уход за дыхательной аппаратурой
Не следует без особых показаний (явное загрязнение, нарушение функционирования и т п ) производить замену дыхательного контура при использовании у одного пациента исходя только из продолжительности его применения (1А).
Перед использованием дыхательных контуров многократного применения следует подвергать их стерилизации или дезинфекции высокого уровня (1Б-В).
Следует своевременно удалять любой конденсат в контуре (1А).
Рекомендуют использовать бактериальные фильтры при проведении ИВЛ (2).
Для заполнения резервуаров увлажнителей следует использовать стерильную или пастеризованную дистиллированную воду (1Б).
Рекомендуют использовать фильтры тепловлагообменники (ТВО) (2).
Закрытые аспирационные системы (ЗАС) предназначены для проведения санации, лаважа трахеобронхиального дерева и забора отделяемого трахеобронхиального дерева (ТБД) для микробиологического анализа в закрытом режиме, т. е. в условиях, полностью отделённых от окружающей среды. Целью создания таких систем было исключение контаминации нижних дыхательных путей через просвет интубационной трубки при «традиционной» сананции ТБД и уменьшение отрицательного влияния процедуры санации трахеи на параметры вентиляции при «агрессивных» режимах ИВЛ Закрытая аспирационная система встраивается в контур «больной-аппарат ИВЛ» между дыхательным фильтром и интубационной трубкой. Если при проведении ИВЛ используется активное увлажнение при помощи стационарного увлажнителя, система устанавливается между интубационной трубкой и У-образным соединителем дыхательного контура.
Таким образом, создается единое закрытое герметичное пространство «аппарат ИВЛ — дыхательный фильтр — закрытая аспирационная система — интубационная трубка — пациент». В дистальной части системы находятся кнопка управления вакуумом и коннектор, к которому подсоединяется трубка вакуум-аспиратора и, при необходимости, устройство для взятия трахео-бронхиального аспирата для выполнения лабораторных и микробиологических исследований. Поскольку закрытая аспирационная система предполагает защиту аспирационного катетера от контакта с внешней средой, он покрыт специальным защитным рукавом, наличие которого исключает контакт рук персонала с поверхностью катетера. В то же время воздух, находящийся в защитном рукаве (потенциально контаминированный флорой пациента), при введении катетера в интубационную трубку удаляется во внешнюю среду, а воздух, входящий из внешней среды в защитный рукав при выведении катетера из трахеи, может быть, в свою очередь, контаминирован чужеродной для пациента флорой. Повторяющееся беспрепятственное движение воздуха в обоих направлениях при повторных эпизодах санации трахеи становится источником взаимного инфицирования пациента и окружающей среды отделения. Очевидно, что в идеале воздух, движущийся из защитного рукава и обратно, должен проходить микробиологическую «очистку». С этой точки зрения в условиях ОРИТ предпочтительно использовать истинно закрытые аспирационные системы, которые снабжены собственным встроенным антибактериальным фильтром, исключающим возможность взаимного контаминирования среды ОРИТ и больного патогенной микрофлорой Накопленные в настоящее время данные о применении ЗАС со встроенным фильтром указывают на существенное снижения числа нозокомиального трахеобронхита и пневмонии, связанных с проведением ИВЛ, значительное увеличение средних сроков от начала ИВЛ до возникновения пневмонии, что может быть эффективным средством профилактики инфекций дыхательных путей у больных с длительной ИВЛ.
[62], [63], [64], [65], [66]
Почему при коронавирусной пневмонии нужно лежать на животе, а не на спине? | Все о коронавирусе | Здоровье
Другое название метода — позиционный дренаж. Речь идёт об особых позициях тела больного, в которых отхождение мокроты из дыхательных путей облегчается.
Например, если воспалением поражено правое лёгкое, то в положении на левом боку перемещение мокроты из поражённой зоны в бронхи, а потом в трахею, откуда её легче откашливать, облегчается. Это происходит под действием силы тяжести — вода ведь всегда течёт сверху вниз, потому и мокрота, хоть она и более вязкая, тоже перемещается в этом направлении. Если поражены задненижние отделы обоих лёгких, то мокрота будет отходить легче в положении на животе и когда грудная клетка находится выше головы. Таких позиций для лечения разных отделов лёгких много.
«Действительно, этот метод используют для удаления мокроты из дыхательных путей при бактериальной пневмонии, бронхитах и некоторых других болезнях, — объясняет главный внештатный специалист-пульмонолог Минздрава по ЦФО, генеральный секретарь Российского научного медицинского общества терапевтов и замначальника управления науки МГМСУ им. Евдокимова Андрей Малявин. — Но при вирусных пневмониях, к которым относится и поражение лёгких при COVID-19, мокроты в дыхательных путях практически нет. Об этом свидетельствует и типичный для неё сухой кашель. Недостаток кислорода при такой пневмонии вызван другим процессом — интерстициальным отёком.
Это скопление жидкости в стенках альвеол, они снабжаются мельчайшими кровеносными сосудами, здесь происходит газообмен. Из полости альвеол кислород поступает в кровь, а углекислый газ выводится из крови в воздух альвеол. Но из-за отёка газообмен затрудняется. Так что постуральный дренаж в данном случае бесполезен.
Но есть позиция тела, которая пациентам с коронавирусной пневмонией может быть полезна, и она сегодня широко используется — это положение тела лицом вниз лёжа на животе. Обычно люди лежат на спине, потому больше жидкости скапливается в задних отделах лёгких, и здесь же чаще бывают основные проявления пневмонии. А положение на животе способствует более равномерному перераспределению крови и жидкости в лёгких, препятствуя развитию и прогрессированию интерстициального отёка и вирусной пневмонии».
Что такое ивл при пневмонии
Одно из последствий коронавирусной инфекции — пневмония. Она может быть разной степени тяжести. По каким критериям реаниматологи решают, что пациента необходимо подключить к аппарату искусственной вентиляции легких (ИВЛ)? Болезненная ли это манипуляция? Порталу «Здоровые люди» (24health.by)
рассказала об этом Ольга Светлицкая, врач-анестезиолог-реаниматолог, к.м.н., доцент кафедры анестезиологии и реаниматологии БелМАПО.
Фото: upulmanologa.ru
Вирусная пневмония
Вирусы — уникальная форма жизни. Чтобы размножаться, им необходимо вставить свой генетический материал в клетку хозяина. Респираторные вирусы, соответственно, поражают клетки, которые выстилают поверхность верхних и нижних дыхательных путей, постепенно их разрушая. Это выражается в виде всем знакомых насморка, трахеита, ларингита.
Все намного сложнее, если вирусы поражают нижние дыхательные пути. В этом случае развивается вирусная пневмония. Чем больше объем поражения и ниже сопротивляемость организма, тем она тяжелее. У части пациентов может развиться наиболее тяжелая форма острой дыхательной недостаточности — острый респираторный дистресс-синдром. Это состояние еще называется некардиогенный отек легких.
Лечение пневмонии
Главное проявление респираторного дистресс-синдрома — падение уровня кислорода в артериальной крови в результате нарушения его транспорта из просвета альвеол в легочные капилляры. Чаще всего такое осложнение вызывают вирусы гриппа А, респираторный синцитиальный вирус (РС-вирус), вирусы парагриппа, риновирус и коронавирусы, включая COVID-19.
Лечение в этом случае поддерживающее и обычно включает в себя кислородную терапию. У пациентов с пневмониями уровень кислорода в крови мы контролируем с помощью специального прибора — пульсоксиметра. Это процедура простая и безболезненная. Медсестра или доктор надевают пациенту на палец специальный датчик — и через несколько секунд на дисплее появляется процентное содержание кислорода в крови. Если уровень кислорода более 95% — все хорошо. Если ниже, врач будет разбираться, в чем причина. Если уровень кислорода менее 92%, требуется так называемая оксигенотерапия (кислородотерапия) — дополнительная подача кислорода.
Какие показания к ИВЛ?
Существует несколько уровней респираторной поддержки.
При средней тяжести пневмонии, когда еще нет существенного снижения уровня кислорода, многим пациентам достаточно носовых кислородных катетеров (канюль). Это небольшие пластиковые трубочки, которые вставляются в нос. Через них подается увлажненная воздушно-кислородная смесь. Такой метод позволяет увеличить концентрацию кислорода во вдыхаемом воздухе от 24% до 40% (в атмосферном воздухе — 21%). Это не доставляет практически никакого дискомфорта. Многим пациентам этого вполне хватает, они поправляются и без ИВЛ.
Иногда пациента переворачивают на живот, в так называемую прон-позицию. Это простая манипуляция позволяет улучшить вентиляцию тех зон легких, которые остаются плохо вентилируемыми в положении на спине. Это действенная мера. Сейчас она наряду с кислородотерапией широко применяется у пациентов с COVID-19.
Может использоваться кислородная маска, что позволяет обеспечить еще большую концентрацию кислорода во вдыхаемой воздушной смеси — до 60%.
Если проводимая кислородотерапия с помощью носовых катетеров или маски не помогает, уровень кислорода в крови не увеличивается (менее 90%), пациент утомлен, в дыхании участвует вспомогательная дыхательная мускулатура, принимается решение о переводе на искусственную вентиляцию легких.
Как делается ИВЛ?
В горло (трахею) под контролем ларингоскопа вводится пластиковая эндотрахеальная трубка, размер которой зависит от физических параметров пациента. На ее конце расположена манжетка, которая после введения раздувается и герметизирует дыхательные пути, чтобы не было затекания слюны и другой жидкости. После этого к эндотрахеальной трубке подключают респираторный контур, через который аппарат подает увлажненную воздушно-кислородную смесь. Это позволяет значительно увеличить концентрацию кислорода и снять нагрузку с пациента в осуществлении процесса дыхания.
Процедура некомфортная, поэтому пациент вводится в медикаментозный сон при помощи седативных лекарственных средств. Это не наркоз и не кома, больше похоже на сон.
Человек может находиться в таком состоянии от нескольких дней до нескольких недель в зависимости от тяжести пневмонии и общего состояния здоровья. В этот период еда поступает пациенту через зонд. Можно вводить питание и внутривенно, однако доказано, что при пневмонии лучше кормить через естественные пути — желудочно-кишечный тракт. Используется специализированное сбалансированное питание, разработанное для реанимационных отделений. Но если родные принесут бульон и другую домашнюю еду, ее также введут через зонд.
Глаза пациента закрыты стерильными салфетками. Так мы защищаем их от пересыхания. Иногда руки пациента фиксируются к кровати мягкими манжетами, чтобы в случае неожиданного пробуждения он не выдернул трубки и не навредил себе.
Каждые два часа пациента поворачивают на правый, левый бок, спину, чтобы не образовались пролежни, а также на живот — для лучшего газообмена в легких.
Врачи постоянно видят содержание кислорода в крови на мониторе и могут корректировать работу аппарата ИВЛ. Вначале он полностью замещает дыхание пациента, а затем помогает дышать. Когда мы видим, что наступает улучшение, начинаем будить пациента и учить его дышать самостоятельно. К критериям улучшения относятся исчезновение симптомов заболевания, которое вызвало необходимость в ИВЛ. В случае с тяжелыми пневмониями это снижение температуры, признаков общего воспаления, улучшение лабораторных показателей, данных рентгенографии легких (хотя при вирусных пневмониях улучшение картины на рентген-снимках может сразу не наступать).
Время, когда пациент начинает приходить в себя, самое важное для контакта. Многие люди не помнят, что с ними произошло. Просыпаясь в реанимации, не понимают, где они находятся, что с ними происходит. Вокруг чужие лица. Сейчас эти лица еще и скрыты под масками и очками. И медицинскому персоналу надо мягко все объяснить, поговорить с человеком. Некоторые пациенты в дальнейшем могут испытывать ПИТ-синдром (последствия интенсивной терапии): тревожность, депрессию.
Научить заново дышать пациента, который перенес острый респираторный дистресс-синдром, непросто. На это уходят дни, недели. Особенно трудно перевести на самостоятельное дыхание пожилых людей и пациентов с сопутствующей тяжелой хронической патологией. Это сложная командная работа с обязательным участием реабилитолога.
Главный пульмонолог России о коронавирусе, его последствиях и 20-летних пациентах на ИВЛ: Общество: Россия: Lenta.ru
В России уже более 60 тысяч человек заразились коронавирусом, и долгожданное плато, после которого специалисты ожидают спад эпидемии, до сих пор не наступило. О том, почему коронавирус так опасен, станет ли эффективным экспериментальное лечение, когда все закончится и что будет со здоровьем переболевших, — «Ленте.ру» рассказал профессор, заведующий кафедрой пульмонологии Первого Московского государственный медицинского университета имени И.М. Сеченова (Сеченовский университет), главный пульмонолог Минздрава России Сергей Авдеев.
«Лента.ру»: Есть ли для вас в поведении новой коронавирусной инфекции что-то неожиданное?
Сергей Авдеев: Это абсолютно новая болезнь для нас. Данная вирусная инфекция имеет огромный тропизм (свойство действовать на ткани и клетки определенного типа — прим. «Ленты.ру») к альвеолярному эпителию, то есть мишенью для вируса является легочная ткань. Таких вирусов мы раньше просто не видели и не знали. Сейчас в наших клиниках среди госпитализированных с ковидом пациентов почти у каждого есть пневмония — у 95 процентов! Это очень необычное явление.
Сама пневмония протекает по абсолютно разным сценариям. В ряде случаев — без единого симптома. Ни температуры, ни кашля, ни одышки. То есть человек просто не ощущает, что болеет.
Другой сценарий — пневмонии при COVID-19 часто быстро прогрессируют, у пациентов возникает острая дыхательная недостаточность. Это требует использования сложных методов респираторной поддержки, включая искусственную вентиляцию легких.
Разве пневмония может быть бессимптомной — без кашля и температуры?
Да, это одна из особенностей COVID-19. Самый действенный метод — увидеть пневмонию на компьютерной томографии. Чувствительность метода КТ достигает 97 процентов, поэтому он выходит на первый план при диагностике воспалительного процесса.
Реаниматологи отмечают, что при COVID-19 пациенты с «разрушенными» легкими, у которых пульсоксиметр показывает острую кислородную недостаточность, активны до последнего, удушья не замечают. Почему такая обманчивая картина?
Я бы не сказал, что эти пациенты так уж активны. Но человек действительно может не ощущать симптомов. Некоторые исследователи сегодня говорят, что развитие ковидного острого респираторного дистресс-синдрома (ОРДС, дыхательная недостаточность — прим.«Ленты.ру») очень сильно отличается от традиционного ОРДС.
Отличие состоит в некоторых патофизиологических характеристиках поражения легких. В частности, эластичность легочной ткани, или комплаенс, при ковиде почему-то особенно не нарушается. Основное нарушение с точки зрения патофизиологии — это гипоксемия и вентиляционно-перфузионный дисбаланс (нарушение газообмена в легких). Главные характеристики механики дыхания — это податливость и сопротивление. Если эластичность легких не нарушена, то у пациента нет трудностей при дыхании, нет одышки. Вот в этом необычность ситуации. То есть у многих тяжелых пациентов нет субъективного ощущения тяжести болезни.
Некоторые ваши коллеги подозревают, что у пациентов не пневмония, а другое специфическое поражение легких, связанное с нарушением работы гемоглобина — белка-переносчика кислорода. Насколько это может соответствовать действительности?
Теория сегодня действительно часто обсуждается. Но ее происхождение, знаете, какое? Это китайская научная работа, выполненная на основе компьютерного моделирования. Там сделали модель гемоглобина, в ней есть альфа- и бета-цепи. И увидели, что у бета-цепи конфигурация вроде бы конгруэнтна [соразмерна] вирусу SARS-CoV-2. И на этом основании решили, что есть тропизм вируса к бета-цепи гемоглобина. Поэтому и поражается гемоглобин. Но этой научной работы в интернете вы уже не найдете, ее удалили как недоказанную. Тем не менее конспирологические гипотезы до сих пор живут и обсуждаются.
Фото: Александр Авилов / АГН «Москва»
Нет никаких оснований говорить о том, что ковид-пневмония — это и не пневмония вовсе. К сожалению, у нас сегодня есть морфологическое подтверждение процесса. Почему к сожалению — потому что это аутопсия умерших пациентов.
Есть, конечно, определенные особенности новой вирусной пневмонии. Она вовсе не такая, как, скажем, вирусная пневмония, связанная с гриппом. Но это все-таки пневмония — воспалительная реакция, связанная с вирусной агрессией в ткани легких.
До ковида сколько вирусных пневмоний у нас было в стране?
Немного — в среднем 10-15 процентов. Раньше самой частой причиной вирусных пневмоний был грипп. При вирусе гриппа характерно поражение эпителия верхних дыхательных путей: рта, носа, горла и так далее. Если инфекция спускается вниз, то это все же не признак того, что она перерастет в пневмонию. Скорее всего — в бронхит. Поэтому, говоря сегодня о кардинальных отличиях других вирусов от вируса SARS-CoV-2, прежде всего отмечают огромное количество пневмоний. Почти у всех пациентов, попавших в стационар с COVID-19, поражены легкие.
До регистрации SARS-CoV-2 у нас уже были известны другие коронавирусы. Они становились причинами пневмоний?
Известны четыре коронавируса, которые входят в структуру острых респираторных заболеваний. Но болезнь при их участии протекала достаточно легко и обычно без поражений нижних дыхательных путей. Вирус SARS-CoV-2 — абсолютно новый. Китайцы с ним впервые встретились в конце 2019 года, а мы, европейцы и американцы, — в 2020 году.
Могла ли часть жителей России, особенно на Дальнем Востоке, граничащем с Китаем, в Сибири, переболеть COVID-19 еще прошлой осенью?
Исключено. Многие сейчас пытаются вспомнить, как они болели осенью и в начале зимы. В ноябре-декабре действительно отмечалось много пневмоний, но опять-таки они были связаны совсем с другими возбудителями. Один из самых частых возбудителей, которые тогда фиксировались, — микоплазма [mycoplasma pneumoniae — лат.]. А микоплазма — это также контагиозная инфекция, то есть может передаваться от одного человека к другому. Но сценарий протекания микоплазменных пневмоний — совсем другой. На снимках компьютерной томографии картина иная, чем то, что мы наблюдаем сегодня. И совсем другие лабораторные показатели. При COVID-19 — это абсолютно четкая особенная картина болезни.
В чем особенность?
Если коротко, то при COVID-19 пневмония — двусторонняя, локализация — периферическая. Микоплазменные пневмонии чаще односторонние. Встречаются и двусторонние, однако в этом случае томографические снимки отличаются, изменения в легких иные.
Наши рентгенологи, описывая снимки легких при ковидных пневмониях, употребляют такие термины, как «булыжная мостовая», симптом «матового стекла». Именно так выглядят поражения
Считается, что новая болезнь опасна для пожилых. Но тяжело болеют и молодые. С чем это связано?
Действительно, молодых много. Под «молодыми» я имею в виду тех, кто моложе сорока.
Есть и двадцатилетние. Но, как правило, все эти молодые люди имеют определенные сопутствующие заболевания. Часто гипертензия, диабет, ожирение
Ситуация, когда условно здоровый молодой человек вдруг заболевает и оказывается на ИВЛ, исключена?
Почему исключена? В медицине редко бывает так, что либо единица, либо ноль. Исключения возможны. Но когда мы видим у молодого непростое течение болезни, то, скорее всего, у него все же есть сопутствующие патологии.
И плюс еще абсолютно свежая информация — генетики США опубликовали исследование, что к коронавирусу есть определенная генетическая предрасположенность индивидуумов с разным набором генов. Это достаточно интересно, речь идет о человеческих лейкоцитарных антигенах. В эту группу входят более 150 антигенов. Но, в частности, речь идет об антигене В 46:04. Выдвигается версия, что он ассоциирован с более тяжелым течением COVID-19.
Если версия подтвердится, то в практическом плане что это даст?
В ближайшем будущем генетическое исследование, которое достаточно недорогое, может дать информацию, кто из индивидуумов находится в группе риска по COVID-19. Эти люди в первую очередь будут являться кандидатами для вакцинации.
В тяжелых случаях пациентов переводят на искусственную вентиляцию легких. Сейчас на Западе врачи считают, что эта процедура не только неэффективна, но даже усугубляет состояние ковидных больных. У вас сложилось какое-то представление?
Во многих странах мы видим достаточно высокие показатели летальности на фоне ИВЛ. Но пациенты, которые находятся на искусственной вентиляции легких, имеют такую степень дыхательной недостаточности, что при помощи других методов терапии они, наверное, не смогли бы прожить не то что несколько часов, но даже и нескольких минут
Поэтому этот метод — жестокая необходимость. Но, как мы видим, иногда и он не спасает тяжелого пациента от неблагоприятного исхода.
Как я понимаю, лечения от коронавируса до сих пор нет. Какой из предложенных методов сегодня считается самым эффективным?
Это правда, все проводимое лечение сегодня — экспериментальное. Среди тех препаратов, которые мы используем, нет ни одного для прямого воздействия на эту вирусную инфекцию. Мы работаем с препаратами для лечения малярии, ВИЧ-инфекции. Но надеемся, что в ближайшее время будут зарегистрированы лекарства именно для COVID-19. Эти надежды не случайны, так как сейчас завершаются клинические исследования препаратов Ремдесивир и Фавипиравир.
Насколько перспективно лечение плазмой крови выздоровевших, нужно ли его срочно внедрять во всех больницах?
Метод начали в свое время использовать еще китайские коллеги. О безусловной эффективности метода говорить рано, так как история его применения достаточно короткая. Но сейчас по этой методике накапливается хороший позитивный опыт. В частности, в институте Склифосовского (НИИ скорой помощи им. Н. В. Склифосовского в Москве — прим. «Ленты.ру»). Есть надежда, что это действительно перспективно, так как с плазмой переболевшего вводятся другому болеющему нейтрализующие антитела. Они помогают бороться с инфекцией.
Фото: Kin Cheung / Reuters
Сегодня московские врачи заявили, что смысла разделять обычную пневмонию и коронавирусную нет. Это правильный подход?
Да, такая практика должна применяться по всей стране. В Москве мы видим, что на первом месте среди всех респираторных инфекций стоит COVID-19. В ближайшее время волна дойдет и в регионы. Это не значит, что все другие внебольничные пневмонии исчезли. Такие пациенты есть.
Если коронавирус был подтвержден только клинически и с помощью КТ, но не доказан тестами — эти случаи попадают в статистику заболевших и умерших?
Конечно, попадают. Все неподтвержденные диагнозы мы кодируем как вероятный случай COVID-19.
Почему смертность от этой инфекции в России сейчас одна из самых низких в мире?
Показатели смертности в России сравнимы с Южной Кореей, Германией. И говорить о том, что у нас какая-то особая статистика, я бы не стал.
Наверное, все-таки вы спрашиваете об очень большой разнице в летальности со многими европейскими странами, той же Италией, Испанией. Объяснить это можно несколькими факторами. Первый — охват лабораторной диагностикой населения. Чем он шире — тем меньше процент летальности. А второй — это уровень подготовки системы здравоохранения к пандемии.
Все-таки Россия для этого получила большую фору. Если помните, то мы достаточно рано закрыли границы с Китаем. В Москве и других городах развернуты целые ковид-госпитали. В больницах организованы места для пациентов, сформированы бригады врачей, есть оборудование, в том числе аппараты для искусственной вентиляции легких. Организация процесса имеет очень большое значение для эффективного лечения этого недуга.
Много сейчас пишут и о том, что в той или иной стране началась вторая волна эпидемии. Может ли такое случиться и в России?
Официально о второй волне ни в одной стране не сообщается. Есть информация о новой вспышке в Китае, но в другом городе — Харбине (город в 500 километрах от Благовещенска — прим. «Ленты.ру»), там в январе-феврале больных почти не было. Вопрос о второй волне обсуждается, но фактов пока немного.
Повторное заражение сразу же после выздоровления возможно?
В России и за рубежом таких пациентов нет. Скорее всего — невозможно. По крайней мере, не в этот сезон. Как долго может сохраняться иммунитет — говорить пока рано, очень маленький срок наблюдения. В 2002-2003 годах в мире была вспышка атипичной пневмонии, вызванной вирусом SARS. Это тоже коронавирус, он отличается от нового родственника. Однако на 80 процентов эти вирусы схожи.
Тестирование на антитела
Фото: Ddp Images / Globallookpress.com
После перенесенной атипичной пневмонии SARS у пациентов шло формирование гуморального иммунитета, наработка антител — иммуноглобулина G. Этот иммуноглобулин определялся примерно у 90 процентов людей, переболевших SARS. И его уровни были высокими на протяжении первых двух лет после выздоровления. Поскольку коронавирусы SARS и SARS-CoV-2 очень похожи, то такой же сценарий можно ожидать и сейчас.
По динамике развития пандемии в России можно ли сказать, когда у нас будет пик?
Наверное, в первую-вторую недели мая. Если рассматривать китайский сценарий, то по нему на плато мы должны выйти примерно через месяц. Плато — это стабильное количество случаев, когда нет подъема заболеваемости и летальности. Будем надеяться, что плато может продлиться три-четыре недели. А дальше уже пойдет снижение. При хорошем сценарии в конце лета — начале осени можно будет ожидать конца эпидемии. Но хочу добавить — точного прогноза сегодня, наверное, не может дать никто!
Какие последствия могут быть у людей, переболевших коронавирусной пневмонией?
Говорить об обязательных последствиях, конечно же, сегодня нельзя. Вполне вероятно, что большинство переболевших COVID-19 не будут иметь проблем ни со стороны легких, ни со стороны почек, ни со стороны сердечно-сосудистой системы. То, что у некоторых возможны какие-то остаточные изменения, — это да. Но мы о масштабах проблем пока не знаем. Если пневмония прошла в легкой форме, без симптомов, то скорее всего она не оставит никаких изменений в легких.
Вашу работу коронавирус как-то изменил?
У меня сегодня в клинике находятся пациенты только с одним типом болезни — коронавирусная пневмония. Их ни много ни мало — 300 человек. Недавно открылась университетская клиническая больница №1 Сеченовского университета на 800 коек. Всего в клиниках университета развернуто 2000 коек для лечения ковида. Конечно, наша работа полностью изменилась. Будем надеяться, что временно. Чем быстрее это все закончится, тем лучше для всех нас.
Вспомогательная вентиляция легких при COVID-19
Из-за происходящих событий в мире и неутихающей пандемии коронавирусной инфекции аппараты для неинвазивной вентиляции легких привлекают к себе внимание, как один их способов поддержания жизни пациентов с дыхательной недостаточностью.
Назначение и принципы работы
НИВЛ – респираторная поддержка дыхания у пациентов с тяжелой степенью дыхательной недостаточности. Неинвазивная означает, что нет необходимости внедряться внутрь организма, устанавливать дополнительные трубки. Этим объясняется ее относительная безопасность и отсутствие неприятных побочных эффектов.
При патологиях, делают только вдох, кажется, что не хватает воздуха. Аппарат через устройство помогает человеку, который может дышать поддержать требуемый уровень давления.
Воздушная смесь может подаваться через мундштук, маску для носа или рта (удобно использовать во время сна) или шлем. Это позволяет снять нагрузку с дыхательных мышц, увеличить объем вдыхаемого воздуха и, следовательно, снизить количество вдохов.
Показания к назначению:
- выраженная одышка, в том числе в состоянии покоя.
- ночное апноэ любой степени тяжести.
- расстройства газообмена.
- отсутствие положительной динамики от кислородотерапии.
- нарастание уровня углекислого газа в крови.
- участие в дыхательном акте вспомогательной мускулатуры.
- повышение сопротивления дыханию.
Преимуществами метода являются:
- простота использования в домашних условиях.
- отсутствие инвазивного вмешательства и его последствий.
- возможность выполнение пациентом обычных действий.
- можно использовать во сне.
- дыхание приближено к естественному, а воздух проходит по всем дыхательным путям, с ним происходят разные процессы (очищение, согревание).
- нет адаптационного периода по окончании лечения.
- использование аппарата позволяет быстрее и эффективнее справится с проявлениями основного заболевания и выздороветь.
Есть две технологии, по которым работают аппараты НИВЛ. Это СИПАП и БИПАП. В первом случае поддерживается постоянное давление во время всего сеанса дыхания, во втором – его можно менять дифференцированно на вдохе или выдохе.
Использование при лечении COVID-19
Столкнувшись с пандемией, человечество по достоинству оценило аппараты для НИВЛ. Коронавирусная инфекция опасна, прежде всего, развитием такого осложнения, как пневмония. Она носит вирусный характер, поэтому плохо поддается лечению антибиотиками и другими традиционными средствами.
Лечение затяжное, риск развития дыхательной недостаточности и перехода ее в тяжелую форму высок. В стационарах не хватает аппаратов ИВЛ для всех больных. Использование приборов НИВЛ позволяет поддержать пациента на этапе лечения, быстрее устранить проявления дыхательной недостаточности.
Назначают этот вид терапии при:
- Выраженной одышке, увеличении частоты дыхательных актов, кислородном голодании. Применяют на этапе легкой и средней степени, когда надобности в традиционной ИВЛ можно избежать.
- Для адаптации после отключения от ИВЛ.
- Для перевода пациента на домашнее лечение.
Аппарат не поможет вылечить коронавирус и не заменить ИВЛ в тяжелых случаях. Но это способ поддержать пациента, когда нет возможности подключить его к аппарату, дать ему возможность проходить лечение дома и избежать дополнительного контакта с больным и не допустить возникновения тяжелых осложнение, вызванных гипоксией.
BMC RESMART BPAP GII T-25A
Это аппарат для неинвазивной искусственной вентиляции легких, который работает по СИПАП технологии. При дыхании поддерживается положительное давление. Лечение может проводиться в стационаре и в домашних условиях. Удобно, что пользоваться аппаратом можно во время сна.
Прибор имеет интеллектуальный модуль, который способен отслеживать состояние больного и корректировать параметры работы. Настройки подбираются и устанавливаются для каждого пациента, что позволяет добиться эффективности лечения.
Хотя вентиляция обеспечивается двухуровневым непрерывным давлением, для большего комфорта и удобства человека в приборе предусмотрена функция Smart-Flex, которая корректирует давление, ослабляя его на выдохе и поддерживая при вдохе.
К преимуществам аппарата относят:
- Наличие увлажнителя, чтобы качество вдыхаемого воздуха было лучше. Так пациент сможет избежать неприятных симптомов першения в горле или ощущения сухости.
- Широкий диапазон значений давления – от 4 см водного столба до 25.
- Возможность автоматической корректировки без постороннего вмешательства.
- Функция компенсации утечки при нарушении положения маски (например, если человек повернулся во сне и т.д.).
- Отсутствие ощущения избыточного давления, что позволяет дышать в естественном ритме.
- Возможность задержки времени перед выходом на оптимальные рабочие параметры, чтобы больной мог заснуть.
- Меню на русском языке, максимально простое и понятное.
- Хранение параметров работы и других данных на съемном носителе в формате, доступном для дальнейшего использования на стандартном ПО.
Препарат имеет среднюю в своем сегменте стоимость и может применяться у пациентов с апноэ средней степени тяжести.
BMC RESMART AUTO GII
Еще один прибор от совместного китайско-немецкого предприятия. Цена его почти в три раза меньше, чем у описанной выше модели, при этом функциональность практически такая же. Допустимо использование в условиях дома или стационара. Он признан бюджетной моделью, причем лучшей в разрезе соотношения цена-качество.
Препарат создает положительное давление в дыхательных путях и легких, способствуя их полноценному раскрытию.
Возможности и характеристики этой модели:
- Рабочее давление до 20 см
- Наличие увлажнителя с возможностью подогрева и 5-ю уровнями регулировки.
- Функция отложенного старта выхода на рабочие параметры.
- Механизм компенсации утечки.
- Возможность адаптации и настройки на работу на комфортных для пациента параметрах.
- Хранение данных на карте SD.
- Программа для просмотра сохраненной информации на ПК.
WEINMANN PRISMA 25ST
Уникальный мультифункциональный аппарат для борьбы с проявлениями дыхательной недостаточности, который может работать в нескольких режимах. Относится к классу CPAP приборов, которые поддерживают постоянное давление в течение всего дыхательного цикла.
Его преимущества следующие:
- Шесть режимов работы.
- Широкий диапазон давления 4-25 см водного столба.
- Бесшумная работа.
- Функция автоматического включения при начале дыхания (как только пациент надевает маску). После окончания пользования прибором он автоматически выключится в течение 5 секунд.
- Возможность сбора и хранения статистической информации за год. Она представлена в удобном графическом виде. Врачу будет удобно оценивать эффективность терапии, и проводить ее коррекцию. Все данные хранятся в памяти аппарата, но могут быть перенесены на внешний накопитель.
- Наличие увлажнителя с подогревом и автоматическим отключением при отсутствии воды. Резервуар объемом 400мл.
- Индикация об утечках.
- Меню на русском языке.
- Небольшие размеры и вес.
Режимы работы аппарата:
- БИПАП S/ST обычный и авто – режим, при котором поддерживается давление на вдохе и выдохе. При обычном режиме эти значения фиксированные, при auto устанавливаются и корректируются автоматически.
- ТРИПАП S/ST обычный и авто – режим, при котором поддерживается давление на вдохе и начальной и конечной фазе выдоха. При обычном режиме эти значения фиксированные, при auto устанавливаются и корректируются автоматически.
- АРАР auto – на вдохе и выдохе устанавливается непрерывное повышенное давление, значение которого корректируется в зависимости от уровня дыхания пациента.
- SCOPE – в этом режиме настройка параметра определяется диагнозом, который необходимо выбрать или ввести. Все значения устанавливаются автоматически, а по статистической информации можно судить об эффективности применяемой терапии.
Это прибор с широкими функциональными возможностями и выполненный в лучших традициях немецкого качества. Стоимость его высока, но ее оправдывают эргономичность и широкий спектр функций.
Автор:
Перкина Анастасия
Пульмонолог
Лечение и профилактика вирусной пневмонии
Общий подход к лечению вирусной пневмонии
Все пациенты с вирусной пневмонией должны получать симптоматическое лечение, включая кислород, отдых, жаропонижающие средства, анальгетики, питание и тщательное наблюдение. См. таблицу 2 ниже.
Таблица 2. Лечение и профилактика при распространенных причинах вирусной пневмонии
|
Вирус
|
Лечение
|
Профилактика
|
|
Вирус гриппа
|
Осельтамивир
Перамивир
Занамивир
|
Вакцина против гриппа [79]
Химиопрофилактика с помощью:
Занамивира
Осельтамивира
|
|
Респираторно-синцитиальный вирус
|
Рибавирин
|
Иммуноглобулин против РСВ
Паливизумаб
|
|
Вирус парагриппа
|
Рибавирин
|
|
|
|
|
|
|
Вирус простого герпеса
|
Ацикловир
|
|
|
Вирус ветряной оспы
|
Ацикловир
|
Иммуноглобулин против вируса ветряной оспы
|
|
Аденовирус
|
Рибавирин
|
|
|
Вирус кори
|
Рибавирин
|
Внутривенный иммуноглобулин
|
|
Цитомегаловирус
|
Ганцикловир
Фоскарнет
|
Внутривенный иммуноглобулин
|
Симптоматическое лечение вирусной пневмонии
Кислород следует назначать пациентам с гипоксемией или одышкой. Персонал отделения неотложной помощи должен назначить кислород, если у пациента есть одышка. Некоторые медицинские работники на догоспитальном этапе могут проводить ингаляции бета-адреномиметиками, которые способны облегчить состояние пациента. Пациенты с дыхательной недостаточностью нуждаются в эндотрахеальной интубации и искусственной вентиляции легких.
Пациентам, которые находятся в состоянии шока и не имеют сердечной недостаточности, следует назначить изотонический раствор хлорида натрия.
Неотложная помощь может включать:
Гриппозная пневмония
Для лечения гриппа есть противовирусные препараты. Лечение неосложненного гриппа носит симптоматический характер и включает отдых и прием жаропонижающих и анальгетиков. См. таблицу 3 ниже.
Таблица 3. Характеристики препаратов для лечения гриппа.
|
|
Амантадин
(Симметрел)
|
Римантадин
(Флумадин)
|
Занамивир
(Реленза)
|
Осельтамивир
(Тамифлю)
|
|
| ||||
|
Механизм действия
|
Блокада ионных каналов М2 ингибирует кодирование РНК расщепления бета ГА,а что уменьшает раннюю репликацию вируса.
|
Ингибирование вирусной НАbпредотвращает отщепление сиаловой кислоты от ГА-бета вируса, попадающего в клетки, и блокируется распространение в эпителии.
| ||
|
Спектр действия
|
Только вирус гриппа типа A
|
Только вирус гриппа типа A
|
Вирус гриппа типов A и B
|
Вирус гриппа типов A и B
|
|
Биодоступность при приеме внутрь
|
Хорошая
|
Хорошая
|
Плохая
|
Хорошая
|
|
Степень связывания с белками, %
|
67
|
40
|
Нет
|
Минимальная
|
|
Период полувыведения, ч
|
12-18
|
24-36
|
2,5-5
|
1-3
|
|
Экскреция
|
Почечная (не удаляется при гемодиализе)
|
|
Почечная и желудочно-кишечная
|
Почечная
|
|
Лекарственное взаимодействие
|
Синергетическая токсичность в отношении ЦНС при одновременном применении антигистаминных, антихолинергических средств и стимуляторов ЦНС
|
Уровень в плазме крови: АСКc, парацетамол
|
Нет
|
Нет
|
|
Почечный клиренс
|
ТМП-СМЗ, dтриамтерен, гидрохлоротиазид, сульфат хинина, хинидин
|
Циметидин
|
Нет
|
Нет
|
|
a ГА — Гемагглютинин
b НВ — Нейраминидаза
c АСК — Ацетилсалициловая кислота
d ТМП-СМЗ — Триметоприм и сульфаметоксазол
| ||||
Амантадина гидрохлорид и римантадина гидрохлорид одобрены для профилактики и лечения инфекции, вызванной вирусом гриппа типа А. Они не активны против вируса гриппа типа В. Оба препарата хорошо всасываются после приема внутрь, блокируют ионный канал вирусного белка М2 и препятствуют сбрасыванию оболочки вируса. Римантадин является синтетическим аналогом амантадина и обладает сопоставимой терапевтической эффективностью.
Лечение этими соединениями сопровождалось развитием вирусной резистентности. Клиническое значение этого феномена не известно. Многие из существующих штаммов не чувствительны к амантадину/ римантадину (включая вирус гриппа h2N1), поэтому эмпирическое использование этих средств в качестве единственного лекарственного препарата не рекомендуется.
Осельтамивир, занамивир и перамивир блокируют поверхностный белок нейраминидазы как на вирусах гриппа типа А, так и на вирусах гриппа типа В. [80, 81, 82, 83, 84, 85]
Эти лекарственные препараты удерживают вирус внутри инфицированных эпителиальных клеток дыхательных путей и предотвращают распространение в другие клетки. Они активны против вирусов гриппа типов А и В. Эти новые лекарственные препараты имеют другой профиль безопасности и более низкий потенциал для развития резистентности, но они намного дороже.
Перамивир (Рапиваб) был одобрен FDA в декабре 2014 года для применения у взрослых в виде однократной в/в дозы 600 мг. В клинических исследованиях однократная внутривенная доза перамивира, аналога сиаловой кислоты и селективного ингибитора нейраминидаз, продуцируемых вирусами гриппа типов A и B, была эффективной и хорошо переносилась у пациентов с неосложненной инфекцией сезонным вирусом гриппа. В дозах как 300, так и 600 мг перамивир значительно уменьшал время до облегчения симптомов по сравнению с плацебо. [86] Дополнительные данные более чем от 2700 пациентов, получавших перамивир в 27 клинических исследованиях, также поддержали его одобрение. Он был доступен в Соединенных Штатах Америки по неотложному протоколу во время пандемии гриппа h2N1 2009 года.
Результаты исследований занамивира подтвердили его эффективность, только если терапия была начата в течение 24-48 часов после появления симптомов у пациентов с лихорадкой. В большинстве исследований сообщалось об аналогичном окне возможностей для осельтамивира. Как и более старые препараты, они уменьшают продолжительность гриппа примерно на один день. Во время сезона гриппа 2008-2009 гг. в Соединенных Штатах Америки возникла резистентность к осельтамивиру.
В двойном слепом рандомизированном контролируемом исследовании одна ингаляция ланинамивира октаноата была эффективной для лечения сезонного гриппа у взрослых. Также была показана эффективность в отношении вируса, устойчивого к осельтамивиру. [87]
Вирус гриппа h2N1
В эпидемии гриппа h2N1 2009-2010 гг. Центры по контролю и профилактике заболеваний США (CDC) рекомендовали осельтамивир или занамивир для лечения всех госпитализированных пациентов с подозреваемыми или подтвержденными случаями заболевания и амбулаторных пациентов с повышенным риском развития осложнений инфекции h2N1.
По состоянию на сентябрь 2009 г. только 28 из 10000 протестированных изолятов h2N1 были устойчивы к осельтамивиру (11 из США), и все они были чувствительны к занамивиру.
Перамивир для внутривенного введения официально не был одобрен FDA для лечения гриппа во время пандемии h2N1 2009-2010 гг., FDA выдало разрешение на экстренное использование (EUA) для его применения у госпитализированных пациентов с подозрением на угрозу для жизни или лабораторно подтвержденной инфекцией h2N1. В соответствии с EUA, лечение перамивиром в/в было одобрено для пациентов, у которых была неэффективна ни пероральная, ни ингаляционная противовирусная терапия и/или доставка лекарственных препаратов иным путем, кроме в/в, не считалась надежной или осуществимой.
Раннее назначение кортикостероидов у пациентов с h2N1, которые госпитализированы в ОИТ, не имеет очевидной пользы. [88]
Птичий грипп
Птичий грипп H5N1 следует лечить осельтамивиром даже спустя 48 часов после появления симптомов, потому что сообщалось о снижении смертности среди госпитализированных людей с сезонным гриппом или вирусом птичьего гриппа A (H5N1), даже при позднем начале лечения осельтамивиром. Оптимальная продолжительность лечения и доза не ясны, но ВОЗ рекомендует предусматривать более высокую дозировку (например, 150 мг два раза в сутки) и более длительную продолжительность при тяжелых инфекциях.
Птичий грипп H5N1 показал устойчивость к осельтамивиру (клада 1 и субклада 2.1 с мутациями h374Y и N294S). Эти резистентные штаммы сохраняли чувствительность к занамивиру. Некоторые вирусы, циркулирующие среди птиц (субклада 2.3.4), продемонстрировали сниженную восприимчивость к занамивиру, но чувствительность к адамантанам (амантадин/ римантадин). Таким образом, для резистентных штаммов (особенно субклады 2.2 и 2.3.4) следует рассмотреть целесообразность комбинированной терапии ингибитором нейраминидазы или осельтамивиром-рибавирином или даже тройной терапией ингибитором нейраминидазы-адамантаном-рибавирином. [62]
Пневмония, вызванная респираторно-синцитиальным вирусом
Как и в случае с гриппом, лечение неосложненной респираторно-синцитиальной инфекции (РСВ) носит симптоматический характер.
Рибавирин, нуклеозидный аналог гуанозина, является в настоящее время единственным эффективным противовирусным средством для лечения пневмонии, вызванной РСВ. [1] Рибавирин действует за счет вмешательства в вирусную транскрипцию. Этот препарат доставляется в виде мелкодисперсного аэрозоля. Данные об эффективности терапии рибавирином при пневмонии, вызванной РСВ, противоречивы. В целом, данные больше свидетельствует о преимуществах терапии рибавирином у пациентов с высоким риском, таких как реципиенты трансплантатов гемопоэтических стволовых клеток (ТГСК).
Современные рекомендации заключаются в том, что терапию рибавирином следует рассматривать только при тяжелом заболевании и у пациентов с высоким риском, у которых РСВ-инфекция связана с высокой смертностью, таких как реципиенты ТГСК. [63] У этих пациентов использовался аэрозоль рибавирина кратковременного действия в высоких дозах (60 мг/мл в течение 2 ч через маску три раза в сутки).
РСВ-специфический внутривенный иммуноглобулин, например, паливизумаб (Синагис), который представляет собой моноклональное антитело против гликопротеина гибридного белка (F) РСВ, также использовался вместе с аэрозольным и пероральным рибавирином у пациентов с высоким риском, таких как реципиенты ТГСК, потому что такая комбинация, как было показано, увеличивает выживаемость в этой группе. [58] Его использование одобрено в некоторых руководствах, хотя не является общепринятым или универсально рекомендуемым. [89, 90]
Аденовирусная пневмония
Цидофовир продемонстрировал хорошую активность in vitro против аденовирусов, в том числе против 14 серотипа. Цидофовир показал некоторую эффективность при лечении аденовирусной инфекции у пациентов с иммунодефицитами, особенно у реципиентов ТГСК. [91] Доза составляет 5 мг/кг/нед в течение двух недель, затем каждые две недели плюс пробенецид 1,25 г/м2 за три часа до введения цидофовира и через три и девять часов после каждой инфузии. Также можно использовать дозировку 1 мг/кг в/в три раза в неделю.
Активность рибавирина в отношении аденовируса in vitro была непостоянной. Например, в одном исследовании штамм C был чувствителен к рибавирину, в то время как другие штаммы были более изменчивыми. [92] Опубликованы единичные сообщения об улучшении состояния у некоторых пациентов с ТГСК и лейкозом, хотя другие исследования не показали какой-либо эффективности. Таким образом, рутинное использование рибавирина не рекомендуется. [93, 94, 95]
Пневмония, вызванная вирусом парагриппа
Лечение в основном симптоматическое. Описана активность рибавирина против вируса парагриппа (вирус ПГ) in vitro, а аэрозольный и пероральный рибавирин приводили к уменьшению выделения вируса ПГ и клиническому улучшению у пациентов с иммунодефицитами. Таким образом, в этой последней группе высокого риска использование рибавирина может быть целесообразным. [96]
Пневмония, вызванная человеческим метапневмовирусом
Несмотря на то, что рибавирин обладает активностью в отношении человеческого метапневмовируса (hMPV), сходной с активностью в отношении респираторно-синцитиального вируса, и хотя данные у животных продемонстрировали некоторые перспективы, информация о лечении у людей практически отсутствуют, ограничиваясь единичными сообщениями о случаях заболевания преимущественно в популяции пациентов после трансплантации. [97, 98]
Препараты иммуноглобулина (внутривенный иммуноглобулин [ВВИГ]) также, по-видимому, содержат достаточные нейтрализующие титры, но они опять же не были подробно изучены для использования при пневмонии, вызванной hMPV — описаны только единичные случаи у пациентов после трансплантации, обычно в комбинации с рибавирином. [99]
Коронавирусная пневмония
Ингибиторы протеазы (например, лопинавир/ ритонавир) продемонстрировали противовирусную активность в отношении тяжелого острого респираторного коронавирусного синдрома (SARS-CoV). [100] Интерферон альфа и интерферон бета обладают активностью против SARS-CoV in vitro и в животных моделях. Ограниченные клинические данные продемонстрировали некоторый положительный эффект. [101]
Рибавирин не активен против SARS-CoV in vitro, и исследования не показали клинической эффективности. Поэтому данный препарат не рекомендуется для лечения этой инфекции. [101]
Пневмония, вызванная вирусом ветряной оспы
Лечение пневмонии при ветряной оспе включает изоляцию для исключения заражения до заживления кожных высыпаний, симптоматическое лечение, назначение противовирусных препаратов, а также активную и пассивную иммунизацию. Было показано, что для лечения подтвержденной пневмонии, вызванной вирусом ветряной оспы, у пациентов с иммунодефицитами эффективен ацикловир (10 мг/кг в/в в течение 7 дней).
Беременным в третьем триместре следует назначать ацикловир в дозе 10 мг/кг внутривенно каждые восемь часов в течение пяти дней, а также рассмотреть целесообразность терапией иммуноглобулином против вируса ветряной оспы (VZIG).
Коревая пневмония
Лечение коревой пневмонии, как правило, носит симптоматический характер. У детей, инфицированных ВИЧ, и взрослых с иммуносупрессией при коревой пневмонии был эффективен внутривенный (20-35 мг/кг/сут в течение 7 дней) и аэрозольный рибавирина, как и при терапии тяжелых инфекций вызванных респираторно-синцитиальным вирусом. [102]
Цитомегаловирусная пневмония
Основой лечения острой цитомегаловирусной (ЦМВ) пневмонии у пациентов с иммунодефицитами (реципиентов как ТГСК, так и солидных органов) является ганцикловир (5 мг/кг в/в каждые 12 ч в течение 14-21 дня, затем валганцикловир в дозе 900 мг внутрь один в сутки для вирусной супрессии). Ганцикловир предотвращает репликацию вирусной ДНК за счет ингибирования фермента ДНК-полимеразы. [103]
Высокие дозы внутривенного иммуноглобулина (иммуноглобулин против ЦМВ или ВВИГ) успешно использовались вместе с ганцикловиром для лечения цитомегаловирусной пневмонии, снижая уровень смертности до 0-47%. Комбинированная терапия основана на предположении о том, что повреждение легких происходит не только из-за прямого действия вируса, но и является результатом вызванной вирусом иммунологической реакции. У реципиентов трансплантата легкого назначение ганцикловира с ЦМВ-иммуноглобулином или ВВИГ сопровождалось увеличением выживаемости. [104]
Фоскарнет натрия, ингибитор вирусной ДНК-полимеразы и обратной транскриптазы, является альтернативным препаратом при резистентной к ганцикловиру цитомегаловирусной пневмонии. Комбинация фоскарнета с ганцикловиром может обеспечить противовирусную синергию, но требует внимательного мониторинга. [105]
Третий вариант терапии — цидофовир, но данных о его использовании при цитомегаловирусной пневмонии мало.
Пневмония, вызванная вирусом простого герпеса
Ацикловир ингибирует синтез вирусной ДНК за счет конкурентного связывания с вирусной ДНК-полимеразой. В настоящее время внутривенный ацикловир (250 мг/м2 каждые 8 часов) является оптимальным методом лечения пневмонии, вызванной вирусом простого герпеса (ВПГ). Поскольку значительная часть пациентов может иметь сопутствующую бактериальную пневмонию, пациентам с прогрессирующей пневмонией, вызванной ВПГ, которые не реагируют на противовирусную терапию, следует назначить эмпирическую антибиотикотерапию препаратами широкого спектра действия, включающую противостафилококковый антибиотик.
Пневмония, вызванная хантавирусом
Лечение хантавирусного легочного синдрома (ХЛС) симптоматическое и включает коррекцию гипоксемии, лактат-ацидоза и артериальной гипотонии. Рекомендуется искусственная вентиляция легких и поддержание оптимального водного баланса на основании гемодинамического мониторинга, с избеганием введения чрезмерного количества жидкостей и использование кардиотонических препаратов для противодействия гемодинамическому профилю, включающему снижение сердечного выброса и повышение общего периферического сосудистого сопротивления.
Внутривенный рибавирин показал некоторую эффективность при лечении некоторых вирусов из семейства Bunyaviridae, таких как вирус Хантаан (геморрагическая лихорадка с почечным синдромом), вирус лихорадки долины Рифт и вирус геморрагической лихорадки Крым-Конго, он оказался неэффективным при ХЛС, возможно, потому что смерть пациента обычно наступала в течение 24-48 часов после госпитализации. [77]
Профилактика вирусных пневмоний
Профилактика гриппа
Самым эффективным средством снижения заболеваемости и смертности от гриппа является ежегодная осенняя вакцинация популяций высокого риска и медицинских работников. [90] Каждый год противогриппозная вакцина содержит три вирусных штамма (обычно два штамма типа A и один штамм типа B), которые, как считается, вероятнее всего вызовут вспышки на основе эпидемиологического надзора.
В Соединенных Штатах Америки каждый год Консультативный комитет по методикам иммунизации (ACIP) Центров по контролю и профилактике заболеваний (CDC) выпускает уточненные рекомендации по вакцинации против гриппа. [106]
Эффективность вакцины зависит от возраста и общего состояния здоровья пациента, а также антигенного сходства с вирусом, вызывающим вспышки в этом году. Когда вакцина совпадает с преобладающим штаммом вируса гриппа, эффективность вакцины у здоровых взрослых составляет 70-90%.
Эффективность всеобщей вакцинации у пожилых людей в настоящее время поставлена под сомнение. Недавний мета-анализ эффективности, результативности и безопасности противогриппозной вакцины у пациентов старше 65 лет показал, что вакцинация полезна для лиц, находящихся в лечебных учреждениях для хронических больных, но в обществе имеет лишь умеренную ценность [107]. Тем не менее, Центры по контролю и профилактике заболеваний (CDC) по-прежнему рекомендуют вакцинацию для всех пожилых пациентов. [106, 108]
CDC рекомендуют химиопрофилактику в следующих ситуациях:
- Лица, тесно контактирующие с пациентами из группы высокого риска осложнений гриппа.
- Медицинский персонал, работники общественного здравоохранения и сотрудники экстренных служб, которые имели подтвержденный и незащищенный тесный контакт с человеком, больным гриппом, в течение периода контагиозности (до 7 дней после начала заболевания).
Химиопрофилактика должна рассматриваться при вспышках в домах престарелых. Во время вспышки все лица в таком учреждении, включая невакцинированных сотрудников и другой персонал, должны получать профилактическую терапию продолжительностью не менее двух недель.
CDC выпускают обновленное промежуточное руководство по противовирусному лечению и профилактике сезонного гриппа на основании структуры резистентности циркулирующих вирусных штаммов.
Местные данные эпиднадзора для гриппа и лабораторные исследования также могут помочь врачу в выборе противовирусного средства.
В настоящее время разрабатываются и изучаются вакцины против птичьего гриппа H5N1, и проводится вакцинация сельскохозяйственных птиц (с использованием инактивированной вакцины, содержащей цельные вирусы, рекомбинантной вакцины против оспы кур и рекомбинантной вакцины против болезни Ньюкасла).
Респираторно-синцитиальный вирус
Иммуноглобулин против респираторно-синцитиального вируса (РСВ) представляет собой объединенный продукт крови, содержащий антитела класса иммуноглобулинов G против РСВ. При внутривенном введении пациентам с высоким риском было зарегистрировано меньше эпизодов тяжелой пневмонии, требующей госпитализации.
Альтернативой иммуноглобулина против РСВ является паливизумаб (Синагис), который представляет собой препарат гуманизированного моноклонального антитела для внутримышечного введения. Профилактика этим препаратом приводит к снижению частоты госпитализации в связи с инфекцией РСВ у детей с высоким риском на 55%.
В настоящее время разрабатываются вакцины, включая субъединичные вакцины против двух основных поверхностных гликопротеинов (F-, G-белки), полипептидную вакцину (BBG2Na) и живые аттенуированные вакцины — последние показали многообещающие результаты у взрослых.
Аденовирус
Раньше использовалась живая пероральная вакцина против серотипов 4 и 7 — преимуществом было то, что попадание этих штаммов в желудочно-кишечный тракт не приводит к заболеванию. Эта вакцина применялась в основном среди военнослужащих-призывников, с отличными результатами, но она не выпускается с 1999 года. В военной среде возобновились вспышки аденовирусной инфекции 3, 4 и 7 типов.
Разработка других живых и инактивированных вирусных вакцин была затруднена из-за их онкогенности в животных моделях. В настоящее время изучаются вакцины против капсида (не содержащие ДНК).
Вирус парагриппа
Вакцины нет, но в стадии разработки были живые, аттенуированные, интраназальные вакцины против вируса парагриппа 3 типа.
Человеческий метапневмовирус
Вакцины нет, но исследовалась живая, аттенуированная против вируса парагриппа крупного рогатого скота 3 типа с геном F человеческого метапневмовируса. [109]
Вирус ветряной оспы
Живая аттенуированная вакцина против ветряной оспы рекомендуется пациентам, которых к возрасту 13 лет не болели ветряной оспой, и всем, кто может заразиться вирусом ветряной оспы (ВВО) (отрицательные антитела к ВВО). Вакцину не следует вводить беременным. В настоящее время дети обычно получают плановую вакцинацию в возрасте 12-18 месяцев.
Внутримышечное введение иммуноглобулина против ветряной оспы в течение 96 часов после контакта с ВВО (125 Ед/10 кг, максимум до 625 единиц) показано как пассивная иммунизация серонегативного по ВВО персонала из группы риска развития осложнений (например, лиц с иммуносупрессией — больных ВИЧ или людей со злокачественными новообразованиями; пациентов, получающих длительную терапию стероидами; беременных и новорожденных, чьи матери заразились ВВО в течение пяти дней до родов или в течение 48 часов после родов).
Корь
Вакцина против кори представляет собой живую аттенуированную вирусную вакцину (в составе вакцины против кори, эпидемического паротита и краснухи [MMR]) и должна назначаться всем, кроме беременных или лиц с тяжелыми иммунодефицитами. ВИЧ-инфицированные лица с бессимптомным или легким течением основного заболевания также должны быть вакцинированы.
Постконтактная профилактика пациентов с иммунодефицитами с помощью введения внутривенного иммуноглобулина эффективна в течение 6 дней после контакта с больным корью.
Цитомегаловирус
Профилактика цитомегаловирусной (ЦМВ) инфекции у пациентов после трансплантации осуществляется с помощью попыток подбора донора и реципиента по ЦМВ-серопозитивности и с помощью внимательного проведения ЦМВ-отрицательных переливаний крови и продуктов крови.
Реципиентам трансплантатов гемопоэтических стволовых клеток (ТГСК), которые являются ЦМВ-отрицательными, профилактически назначают ганцикловир до и после трансплантации. Реципиенты солидных органов, которые являются ЦМВ-отрицательными и получают орган от ЦМВ-положительных доноров, обычно получают ганцикловир в течение трех месяцев после трансплантации.
Показано, что превентивная терапия (ганцикловиром) на основании обнаружения ЦМВ в образцах бронхоальвеолярного лаважа, антигенемии pp65 ЦМВ и/или положительной полимеразной цепной реакции (ПЦР) в крови после трансплантации, значительно снижает частоту посттрансплантационной цитомегаловирусной пневмонии.
Вирус простого герпеса
Рекомендуется химиопрофилактика серопозитивных пациентов из группы высокого риска при индукции иммуносупрессии для трансплантации.
В течение первого месяца после трансплантации обычно назначают ацикловир в поддерживающих дозах.
Хантавирус
Вакцины нет, в том числе на этапе разработки. Единственным средством сдерживания является избегание контактов с грызунами и/или вдыхания/ аэрозолизации в областях, где возможны экскременты грызунов. Если контакт неизбежен (например, необходимо подмести грязные участки, где живут грызуны), целесообразно использовать респираторную маску.
Реципиенты трансплантатов гемопоэтических стволовых клеток
Международный комитет разработал рекомендации по профилактике инфекционных осложнений среди реципиентов ТГСК. Эти руководства включают рекомендации по использованию противовирусных препаратов для профилактики или превентивного лечения определенных инфекций, а также рекомендации по вакцинации. [110]
Консультации
Пациентам с подозрением на вирусную пневмонию может потребоваться консультация специалистов по легочным и инфекционным заболеваниям.
Содержание (скоро):
Список литературы
Нозокомиальная пневмония | Компетентно о здоровье на iLive
Профилактика нозокомиальной пневмонии
Профилактика НИПИВ может быть эффективной только в том случае, если она проводится в рамках единой системы инфекционного контроля, охватывающей все элементы лечебно-диагностического процесса и направленной на предотвращение различных видов внутрибольничных инфекций. Вот лишь некоторые из мероприятий, наиболее непосредственно направленных на профилактику внутрибольничной пневмонии. Такие меры, как, например, изоляция больных с инфекционными осложнениями, внедрение принципа «одна сестра — одна пациентка», сокращение предоперационного периода, своевременное выявление и адекватная хирургическая санация альтернативных очагов инфекции, безусловно, играют важную роль в этом. профилактика внутрибольничной пневмонии, а также при других формах внутрибольничных инфекций, но имеют более универсальный характер и в этом документе не рассматриваются.
Все требования, изложенные в данном подразделе, основаны на результатах научных исследований и практического опыта, учитывают требования законодательства Российской Федерации и данные международной практики. Здесь используется следующая система ранжирования по степени их достоверности.
Требования, которые являются обязательными для выполнения и убедительно подтверждены данными методологически продвинутых экспериментальных, клинических или эпидемиологических исследований (метаанализы, систематические обзоры рандомизированных контролируемых исследований (РКИ) и хорошо организованные РКИ).В тексте они отмечены — 1А.
Требования, которые являются обязательными для выполнения и основаны на ряде заслуживающих внимания экспериментальных, клинических или эпидемиологических исследований с низкой вероятностью систематической ошибки и высокой вероятностью причинно-следственной связи (когортные исследования без рандомизации, исследования случай-контроль и т. Д.) И наличие убедительное теоретическое обоснование. В тексте они отмечены — 1Б.
Требования, которые должны соблюдаться применимым федеральным или местным законодательством.В тексте они отмечены — 1Б.
Требования, рекомендованные к исполнению, основаны на предположительных данных клинических или эпидемиологических исследований и имеют определенную теоретическую основу (опираются на мнение ряда авторитетных экспертов). В тексте они обозначены цифрой 2.
Требования, традиционно рекомендуемые к исполнению, однако убедительных доказательств ни «за», ни «против» их выполнения нет, и мнения экспертов расходятся.В тексте они обозначены цифрой 3.
Приведенная выше система рейтингов не подразумевает оценку эффективности мероприятий, а отражает только качество и количество исследований, данные которых легли в основу разработки предлагаемых мероприятий.
Борьба с эндогенной инфекцией
[36], [37], [38], [39], [40], [41], [42], [43], [44]
Профилактика аспирации
- Необходимо немедленно удалить инвазивные устройства, такие как эндотрахеальные, трахеостомические и (или) энтеральные (назо-, орогастральные, кишечные) трубки, для устранения клинических показаний к их применению (1B).
- При остром септическом поражении легких (APL) или остром респираторном дистресс-синдроме (ARDS) неинвазивная механическая вентиляция неэффективна и опасна для жизни.
- По возможности избегайте повторной интубации трахеи у пациентов на ИВЛ (1B).
- Риск развития NPVIL при назотрахеальной интубации выше, чем при оротрахеальной (1B).
- Желательно постоянное вытеснение секрета из супраугольного пространства (1B).
- Перед экстубацией трахеи (выпуском из манжеты) необходимо убедиться, что секрет удален из супрамангового пространства (1B).
- У пациентов с высоким риском аспирационной пневмонии (расположенной на ИВЛ, с назогастральным, назо-кишечным зондом) изголовье кровати должно быть приподнято на 30-45 ° (1B).
- Для предотвращения колонизации ротоглотки необходимо провести адекватный туалет ротоглотки — аспирацию слизи специальным катетером, а также лечение антисептическими растворами (например, 0,12% раствором хлоргексидина биглюконата) у пациентов после кардиохирургических операций (2 ) и других пациентов с высоким риском пневмонии (3).
Борьба с экзогенной инфекцией
[45], [46], [47], [48], [49]
Гигиена рук медицинского персонала
- Гигиена рук — это общий термин для обозначения целого ряда действий, включая мытье рук, антисептические средства для рук и косметический уход за кожей рук медицинского персонала.
- В случае загрязнения вымыть руки водой с мылом. В остальных случаях следует использовать гигиенический антисептик для рук со спиртовым антисептиком (1А). Гигиенический антисептик для рук — это антисептик для рук медицинского персонала, целью которого является удаление или уничтожение преходящей микрофлоры.
- Руки должны быть гигиеническими антисептиками, даже если руки визуально нечистые (1А)
Гигиенический антисептик для рук необходимо проводить:
- до прямого контакта с пациентом,
- перед надеванием стерильных перчаток при установке центрального внутрисосудистого катетера,
- перед установкой мочевых катетеров, катетеров периферических сосудов или других инвазивных устройств, если эти манипуляции не требуют хирургического вмешательства,
- после контакта с неповрежденной кожей пациента (например, при измерении пульса или артериального давления, смещении пациента и т. Д.),
- после снятия перчаток (1B).
Гигиенический антисептик для рук следует проводить при манипуляциях по уходу за пациентом при переходе с загрязненных участков тела пациента на чистые, а также после контакта с объектами окружающей среды (в том числе медицинским оборудованием) в непосредственной близости от пациента (2).
Не наносить антисептик на салфетки / шарики для рук, пропитанные антисептиком (1В).
Меры по улучшению гигиены рук должны быть неотъемлемой частью программы инфекционного контроля в медицинском учреждении и иметь приоритетное финансирование (1B).
Уход за пациентами с трахеостомией
Трахеостомия должна выполняться в стерильных условиях (1B).
Замена трахеостомической трубки должна выполняться в стерильных условиях, трахеостомические трубки следует стерилизовать или дезинфицировать на высоком уровне (1B).
[50], [51], [52], [53], [54], [55]
Очистка дыхательных путей
При выполнении санации трахеобронхиального дерева (TBD) следует надевать стерильные или чистые одноразовые перчатки (3).
При использовании открытых систем для аспирации секрета дыхательных путей следует использовать стерильные одноразовые катетеры (2).
[56], [57], [58], [59], [60], [61]
Уход за респираторным оборудованием
Не следует без особых показаний (явное загрязнение, неисправность и т. Д.) Заменять дыхательный контур при использовании у одного пациента, исходя только из продолжительности его использования (1A).
Перед использованием многоразовых дыхательных контуров простерилизуйте или продезинфицируйте их на высоком уровне (1B-B).
Необходимо своевременно удалять конденсат в контуре (1А).
При проведении ИВЛ рекомендуется использовать бактериальные фильтры (2).
Для наполнения резервуаров увлажнителей следует использовать стерильную или пастеризованную дистиллированную воду (1B).
Рекомендуется использовать фильтры тепла и влаги (ТВЭ) (2).
Закрытые аспирационные системы (CAS) предназначены для санации, промывания трахеобронхиального дерева и сбора отделенного трахеобронхиального дерева (TBD) для микробиологического анализа в закрытом режиме, т.е.е. В условиях, полностью отделенных от окружающей среды. Целью создания таких систем было исключить контаминацию нижних дыхательных путей через просвет интубационной трубки при «традиционной» санации туберкулеза и снизить негативное влияние процедуры санации трахеи на вентиляцию. параметры при «агрессивных» режимах вентиляции. Закрытая аспирационная система встроена в «пациент-вентилятор» фильтром и эндотрахеальной трубкой.Если во время вентиляции используется активное увлажнение с помощью стационарного увлажнителя, система устанавливается между эндотрахеальной трубкой и V-образным коннектором дыхательного контура.
Таким образом, создается единое замкнутое герметичное пространство «вентилятор — дыхательный фильтр — закрытая аспирационная система — интубационная трубка — пациент». В дистальной части системы находится кнопка контроля вакуума и разъем, к которому подключается трубка вакуумного аспиратора и, при необходимости, устройство для забора трахео-бронхиального аспирата для проведения лабораторных и микробиологических исследований.Поскольку закрытая аспирационная система предполагает защиту аспирационного катетера от контакта с внешней средой, он покрыт специальной защитной гильзой, наличие которой исключает контакт рук персонала с поверхностью катетера. В то же время воздух в защитном рукаве (потенциально загрязненный флорой пациента), когда катетер вставлен в интубационную трубку, удаляется во внешнюю среду, а воздух, поступающий из внешней среды, в защитный рукав, когда катетер, удаленный из трахеи, может, в свою очередь, быть заражен чужеродной для пациента флорой.Повторяющееся беспрепятственное движение воздуха в обоих направлениях при многократных эпизодах санации трахеи становится источником взаимного заражения пациента и среды разделения. Очевидно, что в идеале воздух, выходящий из защитного рукава и обратно, должен подвергаться микробиологической «очистке». С этой точки зрения в условиях ОИТ предпочтительно использовать действительно закрытые аспирационные системы, которые оснащены встроенным антибактериальным фильтром, исключающим возможность взаимного заражения среды ОИТ и пациента патогенной микрофлорой. .Накопленные данные о применении ААС со встроенным фильтром свидетельствуют о значительном снижении количества нозокомиальных трахеобронхитов и пневмоний, связанных с вентиляцией, о значительном увеличении среднего времени от начала ИВЛ до появления культи вмонии. , что может быть эффективным средством профилактики респираторных инфекций у пациентов с длительной вентиляцией легких.
[62], [63], [64], [65], [66]
Пневмония — DocCheck Flexikon
Синоним: Lungenentzündung
Englisch : pneumonia
1 Определение
Eine Pneumonie ist eine akut oder chronisch verlaufende Entzündung des Lungengewebes.Ursache einer Pneumonie können Bakterien, Viren, Pilze, Aspiration von Magensaft, Parasiten, Gifte (beispielsweise durch Einatmen ätzender Gase) und andere Faktoren sein.
2 Einteilung
2.1 … nach patologischen Gesichtspunkten
Nach klinisch-patologischen Gesichtspunkten unterteilt man Pneumonien in
2.1.1 Альвеолярные пневмонии
Bei der alveolären Pneumonie spielt sich die Entzündung innerhalb der Lungenbläschen (Alveolen) ab.Man kann sie weiter в zwei Unterformen unterteilen:
- Bronchopneumonie: Bronchopneumonien sind multifokale Herdpneumonien, bei denen die Entzündung von verschiedenen Infektionsherden der Bronchien auf das Lungengewebe übergreift. Die Entzündung kann ein oder mehrere Lungenläppchen betreffen und tritt meist in mehreren Lungenlappen gleichzeitig auf. Eine Bronchopneumonie kann endobronchial, peribronchial oder hämatogen entstehen.
- Lobärpneumonie: Ein ganzer Lungenlappen ist von der Entzündung betroffen.Diese Form ist durch einen Ablauf in typischen Stadien charakterisiert und ist im Gegensatz zur Bronchopneumonie Territory gebunden. Man unterscheidet nach dem Sitz der Infektion weiter in:
- Unterlappenpneumonie
- Mittellappenpneumonie
- Oberlappenpneumonie
2.1.2 Interstitielle Pneumonie
Die interstitielle Pneumonie betrifft nicht die Alveolen, sondern das Interstitium, d.h. die schmale Bindegewebsschicht zwischen den Alveolen und den Blutgefäßen.Die Ursachen — soweit sie überhaupt identifizierbar sind — können unterschiedlich sein. Unter anderem kommen Infekte und inhalative Noxen (z.B. Zigarettenrauch) в Бетрахте.
Interstitielle Pneumonien durch Infekte entstehen meist dadurch, dass Erreger von den Alveolarmakrophagen aufgenommen und ins Stützgewebe verschleppt werden.
Interstitielle Pneumonien können nach ihrem Verlauf weiter unterteilt werden в:
Interstitielle Pneumonien, deren Ursache unbekannt ist, werden als idiopathische interstitielle Pneumonien (IIP) bezeichnet.Zu ihnen zählen unter anderem die bei Rauchern vorkommende desquamative interstitielle Pneumonie (DIP) und die lymphoide interstitielle Pneumonie (LIP).
2.2 … начало Ätiologie
Nach dem Ort der Ansteckung bzw. des Auftretens der Pneumonie unterscheidet man die
- амбулаторный erworbene Pneumonie: Außerhalb einer medizinischen Einrichtung erworben (auch: коммунальная пневмония, ВП)
- nosokomial erworbene Pneumonie: Durch Mikroorganismen hervorgerufene Erkrankung, die in zeitlichem Zusammenhang mit dem Aufenthalt in einer medizinischen Einrichtung (z.B. einem Krankenhaus) steht
- Die im Krankenhaus erworbene Pneumonie heisst auch «приобретенная в больнице пневмония» (HAP).
- Eine weitere Untergruppe ist die «Вентиляторная пневмония» (VAP), im Deutschen als «beatmungsassoziierte Pneumonie» bezeichnet.
2.3 … nach Begleitumständen
Nach den Umständen des Auftretens unterteilt man Pneumonien in die
- Primäre Pneumonie: Tritt bei vorher Gesunden auf.Eine Sonderform der primären Pneumonie ist die Neugeborenenpneumonie.
- Sekundäre Pneumonie: Tritt bei Personen mit vorliegenden Grundleiden auf. Gefährdet sind besonders Patienten mit Erkrankungen, die das Immunsystem schwächen darunter
- Retentionspneumonie: Pneumonie, die durch eine Verlegung der Atemwege hervorgerufen wird.
2.4 … на клинищем Verlauf
3 Эррегер
Die Kenntnis des Erregerspektrums der Pneumonie ist für den behandelnden Arzt wichtig, da im Rahmen der Therapie einer Pneumonie noch vor der endgültigen Erregerdiagnose die Einleitung einer kalkulierten терапевт, не требующий антибактериальной терапии.
Die verschiedenen Formen der Pneumonie unterscheiden sich bezüglich ihrer Erreger, die im Folgenden zusammenfassend wiedergegeben werden.
3.1 Амбулаторное лечение erworbene Pneumonien
Bei den ambulant erworbenen Formen der alveolären Pneumonie ist Streptococcus pneumoniae der mit Abstand häufigste Erreger. Mycoplasma pneumoniae (Mykoplasmose) ist der häufigste Erreger ambulant erworbener interstitieller Pneumonien. Weitere Erreger einer ambulant erworbenen Pneumonie sind:
3.1.1 Альвеолар
3.1.2 Интерститиэлл
3.2 Нозокомиальный erworbene Pneumonien
Bei nosokomial erworbenen Pneumonien sind Kenntnisse über das im jeweiligen Krankenhaus vorherrschende Erregerspektrum nützlich. Es lässt sich eine Zunahme der Inzidenz gramnegativer Erreger sowie Vancomycin-resistenter Enterokokken beobachten (Stand 2019).
3.2.1 Альвеолярный
3.2.2 Интерститиэлл
Bei beatmeten Patienten sind überproportional häufig gramnegative Stäbchen wie Pseudomonas aeuruginosa verantwortlich.
3,3 Weitere Pneumonien
Bei Neugeborenen sind die Serotypen D-K von Chlamydia trachomatis und B-Streptokokken (beispielsweise Streptococcus agalactiae) häufige Erreger von Pneumonien. Поражение респираторно-синцитиальным вирусом. Bei Kindern und Jugendlichen treten gegenüber anderen Altersgruppen gehäuft Pneumonien durch Mycoplasma pneumoniae und Haemophilus influenzae auf.
Bei Aspirationspneumonien sind oftmals Anaerobier beteiligt.
4 Рисикофакторен
Faktoren, die das Entstehen einer Pneumonie Begünstigen sind:
5 Патомеханики
Bei der Lobärpneumonie kommt es durch das entzündliche Exsudat, das sich in den Alveolen ansammelt, zur Einschränkung der Lungenfunktion mit resultierender Atemnot. Der alveoläre Gasaustausch ist eingeschränkt. Bei der interstitiellen Pneumonie wird der Gasaustausch durch die Entzündung und Verdickung des Interstitiums beeinträchtigt.
6 Гистопатология
7 Симптом
7.1 Lobärpneumonie
Eine bakterielle Lobärpneumonie beginnt plötzlich und geht mit starkem Krankheitsgefühl einher. Sie macht sich in der Regel durch folgende Symptome bemerkbar:
Typisch ist die Kombination von Husten, Fieber, Tachykardie und feuchten Rasselgeräuschen. [1]
Bei entzündlicher Beteiligung der Pleura (Pleuritis) liegen abhängig von der Inspirationslage wechselnd starke Schmerzen vor. Typisch ist eine Schonhaltung des Patienten mit zur betroffenen Seiten geneigtem Oberkörper und flacher Atmung.Также как Nebenbefund kann ein Herpes labialis vorliegen.
7.2 Interstitielle Pneumonie
Die interstitielle Pneumonie setzt subakut ein. Die Symptome sind weniger richtungsweisend und führen nicht selten zu falschen Verdachtsdiagnosen:
Abhängig vom Alter können bei einer Pneumonie zusätzliche Symptome auftreten:
8 Диагностика
8.1 Анамнез
In der Anamnese zu erfragende Umstände können den Verdacht auf bestimmte Erreger lenken:
8.2 Körperliche Untersuchung
Zeigt eine Pneumonie auskultatorisch und perkutorisch nicht die typischen Symptome einer Lungenentzündung, spricht man von einer atypischen Pneumonie.
8,3 Bildgebung
8,4 трудозатраты
8,5 Mikrobiologie
Nachweis auslösender Erreger in
9 Дифференциальная диагностика
альвеолярная (бактериальная) пневмония | interstitielle (virale) пневмония |
|---|---|
| Akuter Beginn | Subakuter Beginn |
| vorher gesund | grippaler Infekt als Vorerkrankung |
| Fieber> 38,5 ° C, Schüttelfrost | Fieber <38,5 ° C, langsam steigend |
| Leukozytose mit Linksverschiebung, CRP и ESR erhöht | Lymphozytose, CRP und ESR im Referenzbereich |
| produktiver Husten | trockener Husten |
| lobuläre und / oder lobäre Infiltrate im Röntgen-Thorax bevorzugt basal | interstitielle und / or lobuläre Infiltrate, flächige milchglasartige Verschattung |
| Pleuritis häufig | Pleuritis selten |
| Rasselgeräusche, bei lobärem Befall zusätzlich Klopfschalldämpfung | Rasselgeräusche sehr diskret bzw.auskultatorisch unauffällig |
| schweres Krankheitsgefühl, Tachypnoe, Tachykardie | weniger starkes Krankheitsgefühl |
Eine eindeutige Unterscheidung von Lobärpneumonie und interstitieller Pneumonie allein aufgrund der Symptomatik ist nicht möglich.
10 Швереград
Der Schweregrad einer ambulant erworbenen Pneumonie kann mit Hilfe des CRB-65-Index abgeschätzt werden.
11 Терапия
Allgemeine therapeutische Maßnahmen bei einer Pneumonie sind:
Zur Therapie der bakteriell hervorgerufenen Pneumonien ist der Einsatz von Antibiotika sinnvoll.Hierbei ist wichtig auf Grundlage des zu erwartenden Erregers frühzeitig eine breit wirksame kalkulierte Antibiotikatherapie mit den wahrscheinlich wirksamsten Antibiotika einzuleiten. Im Falle der ausbleibenden Besserung des Zustandes kann die Therapie umgestellt werden. Bei Nachweis des Erregers kann bei Möglichkeit auf ein Antibiotikum mit schmalerem Wirkungsspektrum zurückgegriffen werden.
Unter (1) und (2) sind Quellen mit weiteren Informationen zur Therapie der bakteriell hervorgerufenen Pneumonien allgemein und nosokomialen Pneumonien im Speziellen zu finden.
Viral hervorgerufene Pneumonien können mit den vorliegenden Virostatika nur unzureichend behandelt werden. Die Therapie umfasst daher neben den allgemeinen Maßnahmen симптоматический Behandlung der Entzündung.
Der Einsatz von Antibiotika bei Pneumonien viraler Genese ist zur Behandlung oder Prophylaxe einer bakteriellen Superinfektion sinnvoll, kann aber bei Vorliegen einer rein viralen Form unter Kontrolle Labormedizintespara Entzünd.
12 веб-ссылок
- Rationale Therapie bakterieller Atemwegsinfektionen — Empfehlung der Paul-Ehrlich-Gesellschaft — PDF-Datei
- Nosokomiale Pneumonie: Prävention, Diagnostik und Therapie — Empfehlung der Paul-Ehrlich-Gesellschaft — PDF-Datei
13 Квеллен
- ↑ Flückinger, U., Battegy, Laifer, G .: Diagnostik bei ambulant erworbener Pneumonie. Интернист 2007; 48: 468-475.
Пневмония
Пневмония — это форма острой респираторной инфекции, поражающей легкие.Легкие состоят из небольших мешочков, называемых альвеолами, которые наполняются воздухом, когда здоровый человек дышит. Когда человек болен пневмонией, альвеолы наполнены гноем и жидкостью, что делает дыхание болезненным и ограничивает потребление кислорода.
Пневмония — самая распространенная инфекционная причина смерти детей во всем мире. В 2017 году от пневмонии погибло 808 694 ребенка в возрасте до 5 лет, что составляет 15% всех случаев смерти детей в возрасте до пяти лет. Пневмония поражает детей и семьи повсюду, но наиболее распространена в Южной Азии и странах Африки к югу от Сахары.Детей можно защитить от пневмонии, ее можно предотвратить с помощью простых вмешательств и лечить с помощью недорогих, низкотехнологичных лекарств и ухода.
Причины
Пневмония вызывается рядом инфекционных агентов, включая вирусы, бактерии и грибки. Наиболее распространены:
- Streptococcus pneumoniae — наиболее частая причина бактериальной пневмонии у детей;
- Haemophilus influenzae тип b (Hib) — вторая по частоте причина бактериальной пневмонии;
- респираторно-синцитиальный вирус — наиболее частая вирусная причина пневмонии;
- у младенцев, инфицированных ВИЧ, Pneumocystis jiroveci — одна из наиболее частых причин пневмонии, на которую приходится не менее четверти всех смертей от пневмонии у ВИЧ-инфицированных младенцев.
Трансмиссия
Пневмония может передаваться несколькими путями. Вирусы и бактерии, которые обычно встречаются в носу или горле ребенка, могут заразить легкие при вдыхании. Они также могут передаваться воздушно-капельным путем при кашле или чихании. Кроме того, пневмония может передаваться через кровь, особенно во время и вскоре после рождения. Необходимо провести дополнительные исследования различных патогенов, вызывающих пневмонию, и путей их передачи, поскольку это имеет решающее значение для лечения и профилактики.
Представление функций
Проявления вирусной и бактериальной пневмонии схожи. Однако симптомы вирусной пневмонии могут быть более многочисленными, чем симптомы бактериальной пневмонии. У детей младше 5 лет, у которых наблюдается кашель и / или затрудненное дыхание, с лихорадкой или без нее, пневмония диагностируется по наличию учащенного дыхания или втягивания нижней грудной стенки, когда грудная клетка втягивается или втягивается во время вдоха (у здоровых человека, при вдохе грудь расширяется).Свистящее дыхание чаще встречается при вирусных инфекциях.
Очень тяжелобольные младенцы могут быть не в состоянии есть или пить, а также могут испытывать бессознательное состояние, переохлаждение и судороги.
Факторы риска
В то время как большинство здоровых детей могут бороться с инфекцией с помощью своей естественной защиты, дети с ослабленной иммунной системой подвергаются более высокому риску развития пневмонии. Иммунная система ребенка может быть ослаблена из-за недоедания или недоедания, особенно у младенцев, которые не находятся на исключительно грудном вскармливании.
Существующие ранее заболевания, такие как симптоматическая ВИЧ-инфекция и корь, также увеличивают риск заражения ребенка пневмонией.
Следующие факторы окружающей среды также повышают восприимчивость ребенка к пневмонии:
- Загрязнение воздуха в помещениях, вызванное приготовлением пищи и обогревом с использованием топлива из биомассы (например, древесины или навоза)
- проживающих в многолюдных домах
- курение родителей.
Лечение
Пневмонию следует лечить антибиотиками.Антибиотик выбора — диспергируемые таблетки амоксициллина. В большинстве случаев пневмонии требуются пероральные антибиотики, которые часто назначают в поликлинике. Эти случаи также могут быть диагностированы и вылечены недорогими пероральными антибиотиками на уровне сообщества обученными работниками здравоохранения. Госпитализация рекомендуется только в тяжелых случаях пневмонии.
Профилактика
Профилактика пневмонии у детей — важный компонент стратегии снижения детской смертности.Иммунизация против Hib, пневмококка, кори и коклюша (коклюша) является наиболее эффективным способом предотвращения пневмонии.
Адекватное питание является ключом к улучшению естественной защиты детей, начиная с исключительно грудного вскармливания в течение первых 6 месяцев жизни. Помимо того, что он эффективен для предотвращения пневмонии, он также помогает сократить продолжительность болезни, если ребенок действительно заболеет.
Устранение факторов окружающей среды, таких как загрязнение воздуха в помещениях (например, путем обеспечения доступными чистыми домашними печами) и поощрение хорошей гигиены в переполненных домах, также снижает количество детей, заболевших пневмонией.
Детям, инфицированным ВИЧ, ежедневно назначают антибиотик котримоксазол, чтобы снизить риск заражения пневмонией.
Хозяйственные затраты
Стоимость антибиотикотерапии для всех детей с пневмонией в 66 странах с отсчетом времени до 2015 года для выживания матерей, новорожденных и детей оценивается примерно в 109 миллионов долларов США в год. В стоимость входят антибиотики и диагностика для лечения пневмонии.
Ответ ВОЗ
Комплексный Глобальный план действий ВОЗ и ЮНИСЕФ по пневмонии и диарее (GAPPD) направлен на ускорение борьбы с пневмонией с помощью комбинации вмешательств по защите, профилактике и лечению пневмонии у детей с действиями по:
- защитить детей от пневмонии, включая содействие исключительно грудному вскармливанию и адекватному прикорму;
- предотвратить пневмонию с помощью вакцинации, мытья рук с мылом, снижения загрязнения воздуха в домашних условиях, профилактики ВИЧ и профилактики котримоксазолом для ВИЧ-инфицированных и подвергшихся воздействию детей детей;
- лечить пневмонию, уделяя особое внимание тому, чтобы каждый больной ребенок имел доступ к нужному виду помощи — либо от местного медицинского работника, либо в медицинском учреждении, если болезнь тяжелая, — и мог получить антибиотики и кислород им нужен, чтобы выздороветь;
Ряд стран, включая Бангладеш, Индию, Кению, Уганду и Замбию, разработали районные, региональные и национальные планы по активизации действий по борьбе с пневмонией и диареей.Многие другие включили конкретные меры по борьбе с диареей и пневмонией в свои национальные стратегии по охране здоровья детей и выживанию детей. Для многих стран в повестку дня достижения Целей развития тысячелетия явным образом в качестве приоритетных действий было включено прекращение предотвратимой диареи и смерти от пневмонии.
Пневмония: причины, симптомы и лечение
Пневмония — это инфекция одного или обоих легких. Это может быть вызвано грибками, бактериями или бактериями. Пневмония вызывает воспаление воздушных мешков или альвеол легких.Альвеолы наполняются жидкостью или гноем, что затрудняет дыхание.
Симптомы пневмонии могут варьироваться от легких до опасных для жизни. Тяжесть пневмонии обычно зависит от:
- причина вашего воспаления
- тип возбудителя инфекции
- ваш возраст
- ваше основное здоровье
Продолжайте читать, чтобы узнать, что вызывает пневмонию в дополнение к ее симптомам. Вы должны позвонить своему врачу, если у вас возникнут какие-либо проблемы.Тяжелая пневмония требует неотложной медицинской помощи.
Типы и причины
Существует 5 основных типов пневмонии. Их:
Бактериальный
Бактериальная пневмония может поразить любого человека в любом возрасте. Оно может развиться само по себе или после сильной простуды или гриппа. Наиболее частая причина бактериальной пневмонии — Streptococcus pneumoniae. Бактериальная пневмония также может быть вызвана Chlamydophila pneumonia или Legionella pneumophila. Пневмония, вызванная Pneumocystis jiroveci, иногда наблюдается у людей со слабой иммунной системой из-за таких болезней, как СПИД или рак.
Вирусный
Во многих случаях дыхательные вирусы могут вызывать пневмонию, особенно у детей и пожилых людей. Пневмония обычно не тяжелая и длится недолго. Однако вирус гриппа может вызвать тяжелую или смертельную вирусную пневмонию. Это особенно опасно для беременных женщин или людей с проблемами сердца или легких. Попадание внутрь бактерий может вызвать осложнения при вирусной пневмонии.
Микоплазма
Микоплазмы не являются бактериями или бактериями, однако обладают качествами, типичными для них обоих.Это самые маленькие представители болезней, от которых страдают люди. Микоплазмы обычно вызывают легкие случаи пневмонии, обычно у детей старшего возраста и молодых людей.
Другие виды пневмонии
Многочисленные дополнительные виды пневмонии влияют на людей с ослабленным иммунитетом. Туберкулез и пневмоцистная пневмония (PCP) обычно поражают людей со сниженной иммунной системой, например больных СПИДом. В действительности, PCP может быть одним из первых признаков заболевания у людей со СПИДом.
Менее типичные виды пневмонии также могут быть серьезными. Пневмония может быть вызвана вдыханием пищи, пыли, жидкости или газа, а также различными грибками.
Кто в опасности?
Никто не застрахован от пневмонии, однако есть определенные факторы, которые могут повысить ваш риск:
- У людей, перенесших инсульт, имеющих проблемы с глотанием или прикованных к постели, легко может развиться пневмония.
- Младенцы от рождения до 2 лет подвержены риску пневмонии, как и люди в возрасте 65 лет и старше.
- Люди с ослабленной иммунной системой подвергаются повышенному риску пневмонии. Сюда входят люди, принимающие лекарства, ухудшающие иммунную систему, такие как стероиды и определенные лекарства от рака, а также люди с ВИЧ, СПИДом или раком.
- Злоупотребление психоактивными веществами увеличивает опасность. Сюда входят чрезмерное употребление алкоголя и курение.
- Определенные медицинские условия повышают опасность пневмонии. Эти состояния включают астму, муковисцидоз, диабет и сердечную недостаточность.
Симптомы пневмонии
Основные симптомы бактериальной пневмонии могут развиваться быстро и могут включать:
- Боль в груди, озноб, жар, сухой кашель
- хрипы, боли в мышцах
- тошнота, рвота, учащенное дыхание
- учащенное сердцебиение, затрудненное дыхание
Некоторые симптомы могут указывать на необходимость неотложной медицинской помощи. Вы должны немедленно обратиться за медицинской помощью, если у вас есть какие-либо из этих симптомов:
- Кожа с синеватым оттенком (от недостатка кислорода).
- кровь в мокроте (откашливаемая слизь).
- затрудненное дыхание.
- высокая температура (102,5 ° F или выше).
- путаница.
- учащенное сердцебиение.
Диагностика
Пневмонией можно легко пренебречь как причиной болезни, поскольку она часто напоминает простуду или грипп. Однако обычно это длится дольше, и симптомы кажутся более серьезными, чем при этих других состояниях.
Подробный анамнез пациента
Чтобы определить, есть ли у вас пневмония, врачи обычно спрашивают о ваших признаках и симптомах.Проблемы, которые они могут задать, включают:
- Какие у вас симптомы, когда они появились?
- Какие были ваши недавние поездки и действия?
- Каким образом вы контактировали с животными в настоящее время?
- Каковы были ваши прямые контакты с больными людьми в настоящее время?
- Каковы ваши прошлые и настоящие медицинские проблемы?
- Какие лекарства вы принимаете в настоящее время?
- Что вы курили в прошлом?
- Были ли у вас в последнее время какие-либо прививки или проблемы со здоровьем?
Физический осмотр
Потрескивание и булькающие звуки в груди при вдохе обычно являются признаком пневмонии.Также может присутствовать свистящее дыхание. Ваш врач также может не слышать обычные звуки дыхания в различных областях груди.
Диагностические тесты
Рентген грудной клетки можно использовать для определения наличия инфекции в легких. Тем не менее рентген грудной клетки не выявит вашего типа пневмонии. Анализы крови могут дать более точное представление о пневмонии. Кроме того, необходимы анализы крови, чтобы определить, попала ли инфекция в ваш кровоток.
Другие тесты
Могут потребоваться дополнительные тесты:
- Компьютерная томография грудной клетки напоминает рентгеновский снимок, но изображения, полученные с помощью этого метода, очень подробны.Этот безболезненный тест предлагает четкое и точное изображение грудной клетки и легких.
- Этот анализ мокроты включает анализ мокроты (слизи, которую вы откашливаете), чтобы определить, какой тип пневмонии присутствует.
- Если в плевральной полости (области между тканью, покрывающей за пределами легких и внутренней частью грудной полости) присутствует жидкость, может потребоваться образец жидкости, чтобы определить, является ли пневмония бактериальной или вирусной.
- Пульсоксиметрический тест измеряет уровень насыщения крови кислородом путем прикрепления небольшого датчика к вашему пальцу.Пневмония позволяет избежать типичного оксигенации крови.
- Когда антибиотики неэффективны, можно использовать бронхоскопию, чтобы увидеть дыхательные пути внутри легких, чтобы выяснить, способствуют ли заблокированные дыхательные пути развитию пневмонии.
Лечение пневмонии
Вид лечения, назначаемый при пневмонии, в основном зависит от того, какой тип пневмонии присутствует, а также от того, насколько она серьезна. Часто с пневмонией можно справиться дома.
Общий план лечения пневмонии состоит из приема всех прописанных лекарств и участия в последующем наблюдении.Вы можете приобрести рентген грудной клетки, чтобы убедиться, что ваша пневмония действительно успешно вылечена.
Лечение бактериальной пневмонии
Антибиотики используются для лечения этого типа пневмонии. Антибиотики нужно принимать в соответствии с указаниями. Если вы прекратите прием антибиотиков до того, как закончится лечение, пневмония может вернуться. У большинства людей улучшение наступает после одного-трех дней лечения.
Лечение вирусной пневмонии
Антибиотики бесполезны, если причиной пневмонии является вирус.Однако определенные противовирусные препараты могут помочь справиться с этим заболеванием. Симптомы обычно проходят в течение одной-трех недель.
Профилактика
Любой человек, страдающий диабетом, астмой и другими тяжелыми или хроническими заболеваниями, подвергается опасности пневмонии. Тем не менее, часто этого можно избежать с помощью вакцин против бактериальной пневмонии и гриппа. Отказ от курения определенно снизит угрозу пневмонии.
Pneumonie aiguë — Википедия
Определенная информация, указанная в данной статье или в этом разделе, который отличается от других источников, упомянутых в других источниках, в разделах «Библиография», «Источники» или «Внешние права» ().
Améliorez sa vérifiabilité en les associant par des reférences à l’aide d’appels de notes.
| CISP-2 | R81 |
|---|---|
| CIM-10 | J12, J13, J14, J15, J16, J17, J18, P23 |
| CIM-9 | 480-486, 770,0 |
| Болезни DB | 10166 |
| MedlinePlus | 000145 |
| eMedicine | список тем |
| MeSH | D011014 |
| Симптомы | Toux, tachypnée, fièvre, dyspnée, prurit, hemoptysie et ronflement |
| Причины | Инфекция (en) , pneumopathie d’inhalation et fumer |
| Traitement | Médicament |
| Médicament | Antibiotique, противовирусный препарат, оксигенотерапия, нормобар, тобрамицин, альбутерол / ипратропиум (d) , сульфаметоксазол / триметоприм (d) , тигециклин, доксициклин, вориконазол, меропенема (дигидрат меропенема), тригидрат меропенема , цефтриаксон, линезолид, кларитромицин, полугидрат левофлоксацина (d) , метронидазол, сальбутамол, цефепим, цефуроксим, ванкомицин, азитромицин, диклоксациллин натрия 3 (енсу6) |
| Пациент Великобритания | Пневмония-про |
Mise en garde médicale
Модификатор
— код файла-модификатора — викиданные (помощник)
Vidéo de vulgarisation Expiquant le mécanisme de la pneumonie aiguë.Anglais sous-titré français.
La pneumonie aiguë est unefection aiguë des voies aériennes inférieures caractérisée par une atteinte influenmatoire, voire purulente, du parenchyme pulmonaire (бронхиолы, легочные альвеолы и интерстициальный легочный). On parle de bronchopneumonie lorsque l’atteinte influentialmatoire s’étend en plus aux bronches. На отличии классического pneumonie franche lobaire aiguë , définie par un tableau respiratoire fébrile brutal caractéristique, et la pneumonie atypique , définie par un tableau plus fruste.
La pneumonie aiguë peut atteindre des personnes de tout âge, mais le plus grand risque Concerne les jeunes enfants, les personnes âgées, et les пациентов с иммунодефицитом. Вылейте traiter les pneumonies, используя souvent des agent antimicrobiens.
Monde (pandémie) [модификатор | модификатор кода файла]
Une pneumonie aiguë atypique, parfois dite NCIP (аббревиатура Novel COVID-19-инфицированная пневмония ), объявленная в 2019-2020 гг., Вызвана вирусом SARS-CoV-2, ответственным за заболевание émergente et coronavirus. COVID-19 [1] .
En Франция [модификатор | модификатор кода файла]
Selon les différents établissements de santé, l’incidence des pneumonies serait de 400–600 000 nouveaux cas par an. Les pneumonies seraient replables de 16 000 décès par an [2] . Il semblerait que les pneumonies soient la deuxième cause d’infections nosocomiales, derrière les инфекции urinaires [3] .
Карл Великий, зараженный смертельной инфекцией, aiguë qui semble uneir été une pneumonie [4] .
Aux États-Unis [модификатор | модификатор кода файла]
Chaque année, le nombre de nouveaux cas serait d’environ 2 миллиона и le nombre de décès, включая entre 40 000 et 70 000 [5] (шесть болезней en nombre de décès causés). Elle représente l’infection nosocomiale la plus fréquente. Американский президент Рональд Рейган en est mort en 2004 [5] .
Les pneumonies aiguës sont, le plus souvent, des bactériennes. On parle de pneumopathie à germe communautaire pour les Contractées инфекций в структуре организма; il s’agit des plus fréquentes (80–90%).Les germes les plus souvent identifiés sont, par ordre décroissant, le Streptococcus pneumoniae , l ‘ Haemophilus influenzae , Legionella pneumophila , Mycoplasma pneumoniae . Streptococcus pneumoniae est le germe le plus fréquemment en cause et le plus ответственность de décès precoce [6] La Response de Mycoplasma pneumoniae est plus fréquemment établie chez l’enfant ou l’adulte jeune [6] . Legionella pneumophila представляет 5% инфекционных пневмопатий и других инфекционных заболеваний. Chez les personnes âgées, Staphylococcus aureus or les entérobactéries représentent 10% — 20% из cas [7] .
Контрактные пневмопатии после 48 лет, прошедшие в соответствии с структурой нозокомиальных тканей. Les pneumonies приобретает искусственную вентиляцию легких (или PAVM, souvent nosocomiales), не контактируя с пациентами, независимыми от респиратора, общего интубации или трахеотомии реанимации.
Определенные пневмопатии являются атипичными, автомобильными возбудителями, инфицированными неклассической таблицей, и не являются классическими, и так далее:
Энфин, по заявлению о «пневмопатии ингаляции», в отношении инфекций, обнаруженных в желудочно-кишечном тракте в пумонах, и в возбудителях инфекции, вызванной анаэробными бактериями.
Les pneumopathies peuvent également être causées par des virus, notamment le virus de la grippe A, mais encore le virus de la rougeole ou de l’herpès.
Le Diagnostic repose sur:
Dans Environment 50% des cas, le germe responsable n’est pas identifié, en effet, celui-ci est идентифицируйте grâce à la mise en culture des crachats, qui sont souvent contaminés par la flore oropharyngée normale.
Sémiologie chez l’adulte [модификатор | модификатор кода файла]
Crépitants entendus à l’auscultation des poumons d’une personne atteinte de pneumonie aiguë.
Les signes Cliniques suivants sont à rechercher en suspicion de pneumonie (conférence de consnsus 2006), ils varient en fonction de l’agent bactérien en cause:
Chez la personne âgée, la sémiologie peut être plus fruste: спутанность сознания, тахипное, одышка, обострение предшествующей патологии.
La maladie se caractérise par l’accumulation de pus et de sécrétions dans les alvéoles pulmonaires. Ces derniers ne peuvent плюс assurer de manière optimale l’oxygénation du sang, pouvant rendre nécessaire une oxygénothérapie, voire une intubation et une вентиляции mécanique.Самый редкий qu’une oxygénation extra-corporelle soit nécessaire.
Признаки стойкости диагностики [модификатор | модификатор кода файла]
Конференция консенсуса 2006 г., ассоциация трех подписчиков, удостоверяющих, что диагностика пневмонии в сообществе не проходит (PAC), c’est la valeur prédictive négative:
- Частота сердечных сокращений <100 / мин
- Частота дыхания <30 / мин
- Центральная температура <37,9 ° C
Selon la conférence de Connsus 2006:
Сложная диагностика, торакальный сканер без инъекций.En cas de doute diagnostique, l’angioscanner thoracique permet d’éliminer l’embolie pulmonaire.
Autres examens réalisables (консенсус 2006 г.):
- antigène urinaire du Streptoccocus pneumoniae . Sensibilité de 77-89% en bactériémie, 44-64% sans bactériémie. Les faux positifs sont rares chez l’adulte;
- antigène urinaire de la légionellose. 80% пневмоний, возникших в результате коммутации, на Légionelle sérotype 1 excrètent cet antigène après 1 на 3 дня и т. Д. Peut durer 1 an.La sensibilité du test est de 86%, spécificité 93%.
Un traitement de fond par antibiothérapie est nécessaire. Si le germe a prealablement été identifié, l’antibiothérapie sera adaptee à celui-ci, sinon, il s’agira d’une antibiothérapie probabiliste. En ce qui Concerne les симптомы, une oxygénothérapie peut être nécessaire devant une hypoxie; lorsqu’une госпитализация является необходимой, кинезитерапией и неинвазивной вентиляцией легких. En cas d’échec de ces mesures, un transfert en réanimation et parfois une интубация seront nécessaires.
Пневмония в амбулаторных условиях [модификатор | модификатор кода файла]
- Origine bactérienne. Aucun examen microbiologique n’est Recommandé. Le traitement est probabiliste.
Пациент без сопутствующего заболевания [модификатор | модификатор кода файла]
Амоксициллин перорально (перорально)
или Пристинамицин ПО
или телитромицин ПО
Пациент без коморбидных заболеваний [
Пневмония | Симптомы пневмонии | Признаки пневмонии
Что такое пневмония?
Пневмония — это инфекция одного или обоих легких.Это заставляет воздушные мешочки легких заполняться жидкостью или гноем. Она может варьироваться от легкой до тяжелой, в зависимости от типа микроба, вызывающего инфекцию, вашего возраста и общего состояния здоровья.
Что вызывает пневмонию?
Бактериальные, вирусные и грибковые инфекции могут вызывать пневмонию.
Бактерии являются наиболее частой причиной. Бактериальная пневмония может возникнуть сама по себе. Он также может развиться после перенесенных вирусных инфекций, таких как простуда или грипп. Несколько различных типов бактерий могут вызывать пневмонию, в том числе
Вирусы, поражающие дыхательные пути, могут вызывать пневмонию.Вирусная пневмония часто протекает в легкой форме и проходит сама по себе в течение нескольких недель. Но иногда бывает достаточно серьезно, что нужно лечиться в больнице. Если у вас вирусная пневмония, вы также рискуете получить бактериальную пневмонию. Различные вирусы, которые могут вызывать пневмонию, включают
Грибковая пневмония чаще встречается у людей с хроническими проблемами со здоровьем или ослабленной иммунной системой. Некоторые из типов включают
Кто подвержен риску пневмонии?
Любой может заболеть пневмонией, но определенные факторы могут увеличить ваш риск:
- Возраст; риск выше для детей в возрасте 2 лет и младше и взрослых в возрасте 65 лет и старше
- Воздействие определенных химикатов, загрязнителей или токсичных паров
- Образ жизни, например курение, злоупотребление алкоголем и недоедание
- Находиться в больнице, особенно если вы находитесь в отделении интенсивной терапии.Прием седативных препаратов и / или искусственная вентиляция легких еще больше повышает риск.
- Заболевание легких
- С ослабленной иммунной системой
- Проблемы с кашлем или глотанием из-за инсульта или другого состояния
- Недавно заболел простудой или гриппом
Каковы симптомы пневмонии?
Симптомы пневмонии могут варьироваться от легких до тяжелых и включают
Симптомы могут различаться для разных групп. Новорожденные и младенцы могут не проявлять никаких признаков инфекции.У других может быть рвота, жар и кашель. Они могут казаться больными, без энергии или беспокойными.
Пожилые люди и люди с серьезными заболеваниями или слабой иммунной системой могут иметь меньше и более легкие симптомы. У них может даже быть температура ниже нормальной. У пожилых людей, страдающих пневмонией, иногда возникают внезапные изменения в сознании.
Какие еще проблемы могут вызвать пневмония?
Иногда пневмония может вызывать серьезные осложнения, такие как
- Бактериемия, возникающая при попадании бактерий в кровоток.Это серьезно и может привести к септическому шоку.
- Абсцессы легких, представляющие собой скопление гноя в полостях легких
- Заболевания плевры — состояния, при которых поражается плевра. Плевра — это ткань, которая покрывает легкие снаружи и выстилает внутреннюю часть грудной полости.
- Почечная недостаточность
- Дыхательная недостаточность
Как диагностируется пневмония?
Иногда пневмонию сложно диагностировать. Это потому, что он может вызывать некоторые из тех же симптомов, что и простуда или грипп.Вам может потребоваться время, чтобы осознать, что у вас более серьезное заболевание.
Чтобы поставить диагноз, обратитесь к врачу
- Спросит об истории болезни и симптомах
- Проведет медицинский осмотр, в том числе послушает ваши легкие с помощью стетоскопа
- Может проводить тесты, в том числе
- Рентген грудной клетки
- Анализы крови, такие как общий анализ крови (CBC), чтобы узнать, активно ли ваша иммунная система борется с инфекцией
- Посев крови, чтобы узнать, есть ли у вас бактериальная инфекция, распространившаяся в кровоток
Если вы находитесь в больнице, у вас серьезные симптомы, вы старше или имеете другие проблемы со здоровьем, вам также могут пройти дополнительные тесты, например
- Тест мокроты, который проверяет наличие бактерий в образце мокроты (слюне) или мокроте (слизистое вещество из глубины легких).
- Компьютерная томография грудной клетки, чтобы увидеть, какая часть легких поражена. Это также может показать, есть ли у вас такие осложнения, как абсцессы легких или плевральный выпот.
- Посев плевральной жидкости, который проверяет наличие бактерий в образце жидкости, взятой из плевральной полости
- Пульсоксиметрия или тест уровня кислорода в крови, чтобы проверить, сколько кислорода в вашей крови
- Бронхоскопия, процедура, используемая для осмотра дыхательных путей ваших легких
Какие методы лечения пневмонии?
Лечение пневмонии зависит от типа пневмонии, микроба, вызывающего ее, и степени ее тяжести:
- Антибиотики лечат бактериальную пневмонию и некоторые виды грибковой пневмонии.Они не действуют при вирусной пневмонии.
- В некоторых случаях ваш поставщик медицинских услуг может прописать противовирусные препараты от вирусной пневмонии
- Противогрибковые препараты для лечения других видов грибковой пневмонии
Возможно, вам потребуется лечение в больнице, если у вас тяжелые симптомы или если вы подвержены риску осложнений.















 Сколько срастается перелом, зависит от степени тяжести полученной травмы, возраста пациента и соблюдения всех врачебных предписаний во время восстановительного периода.
Сколько срастается перелом, зависит от степени тяжести полученной травмы, возраста пациента и соблюдения всех врачебных предписаний во время восстановительного периода.






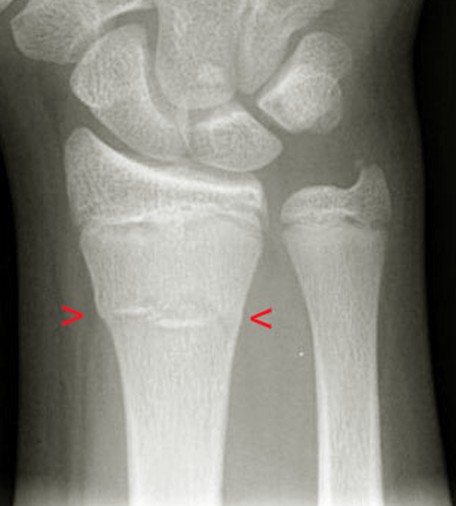
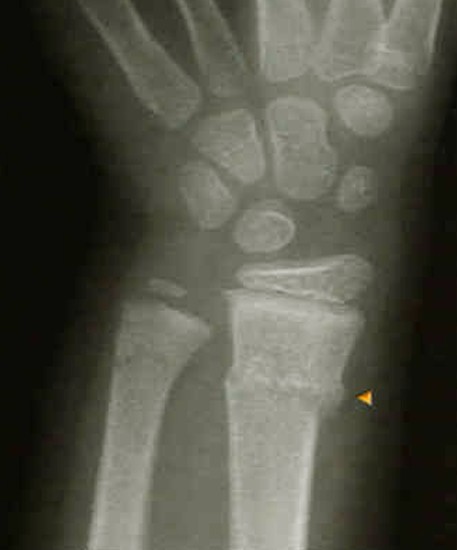
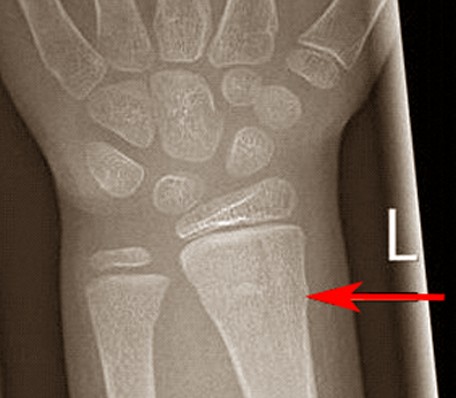


 Прислушайся к дыханию, ощути выдыхаемый воздух на своей щеке, установи наличие или отсутствие движений грудной клетки (в течение 10 секунд).
Прислушайся к дыханию, ощути выдыхаемый воздух на своей щеке, установи наличие или отсутствие движений грудной клетки (в течение 10 секунд).
 (Для немедиков: при нахождении точки компрессии возможно расположение рук по центру грудной клетки, между сосками).
(Для немедиков: при нахождении точки компрессии возможно расположение рук по центру грудной клетки, между сосками).


 Примечание. При проведении этого мероприятия рекомендуется использовать устройство для проведения искусственного дыхания «рот-устройство-рот», входящее в состав аптечек. При его отсутствии можно использовать марлю или платок.
Примечание. При проведении этого мероприятия рекомендуется использовать устройство для проведения искусственного дыхания «рот-устройство-рот», входящее в состав аптечек. При его отсутствии можно использовать марлю или платок.










 У детей до года. Ртом обхватывают рот и нос ребенка и плотно прижимают губы к коже его лица. Медленно, в течение 1-1,5 секунд равномерно вдыхают воздух до видимого расширения грудной клетки. Особенность сердечно-легочной реанимации у детей в этом возрасте заключается в том, что дыхательный объем не должен быть больше объема щек.
У детей до года. Ртом обхватывают рот и нос ребенка и плотно прижимают губы к коже его лица. Медленно, в течение 1-1,5 секунд равномерно вдыхают воздух до видимого расширения грудной клетки. Особенность сердечно-легочной реанимации у детей в этом возрасте заключается в том, что дыхательный объем не должен быть больше объема щек. Адреналин (эпинефрин): 0,1 мл/кг или 0,01 мг/кг. 1,0 мл препарата разводят в 10,0 мл 0,9%-ного раствора натрия хлорида; в 1 мл этого раствора содержится 0,1 мг препарата. При невозможности сделать быстрый расчет по весу больного адреналин применяют по 1 мл на год жизни в разведении (0,1% — 0,1 мл/год чистого адреналина).
Адреналин (эпинефрин): 0,1 мл/кг или 0,01 мг/кг. 1,0 мл препарата разводят в 10,0 мл 0,9%-ного раствора натрия хлорида; в 1 мл этого раствора содержится 0,1 мг препарата. При невозможности сделать быстрый расчет по весу больного адреналин применяют по 1 мл на год жизни в разведении (0,1% — 0,1 мл/год чистого адреналина).


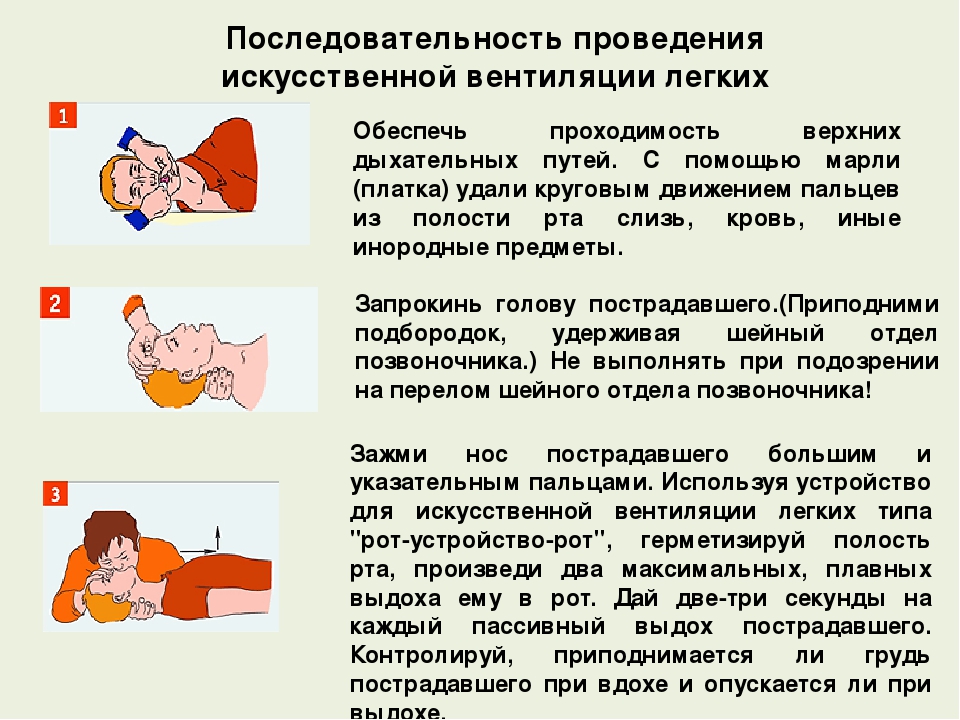
 1.).
1.). Их разновидностью являются рваные и рвано-ушибленные раны.
Их разновидностью являются рваные и рвано-ушибленные раны. При наличии сильного кровотечения, прежде всего, осуществляют его остановку.
При наличии сильного кровотечения, прежде всего, осуществляют его остановку. В качестве подручных средств используют различные чистые ткани, лучше хлопчатобумажные.
В качестве подручных средств используют различные чистые ткани, лучше хлопчатобумажные.

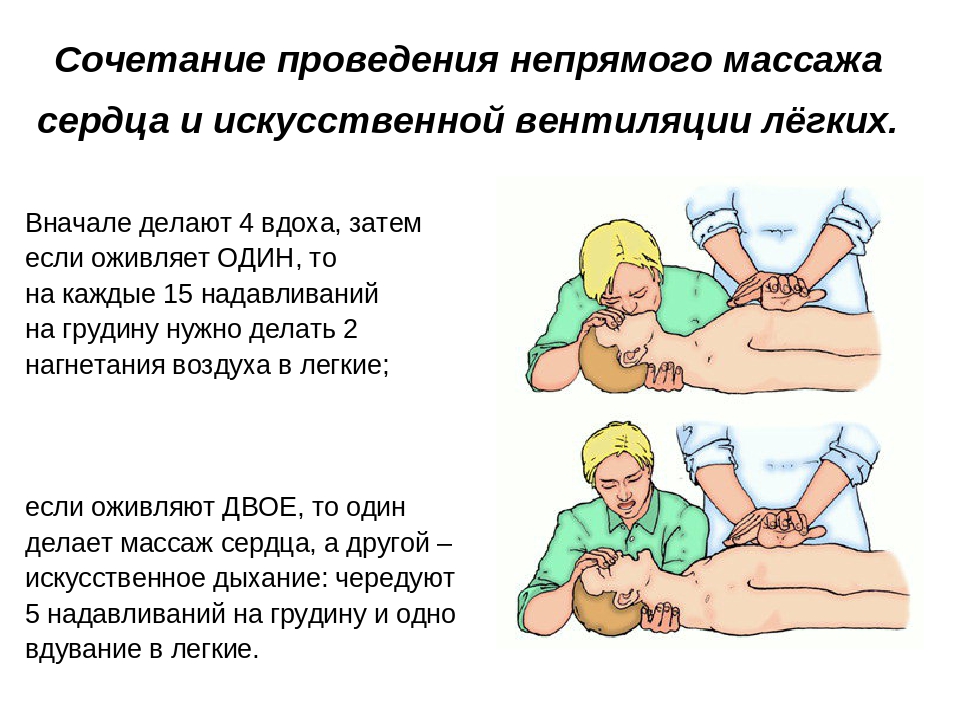 В случае повреждения крупной вены возможна пульсация струи крови в ритме дыхания.
В случае повреждения крупной вены возможна пульсация струи крови в ритме дыхания. Способом фиксированного сгибания конечности для прижатия артерий нельзя пользоваться при подозрении на перелом кости.
Способом фиксированного сгибания конечности для прижатия артерий нельзя пользоваться при подозрении на перелом кости. Поверх салфеток можно положить неразвернутый бинт из стерильной упаковки и максимально плотно прибинтовать его.
Поверх салфеток можно положить неразвернутый бинт из стерильной упаковки и максимально плотно прибинтовать его.
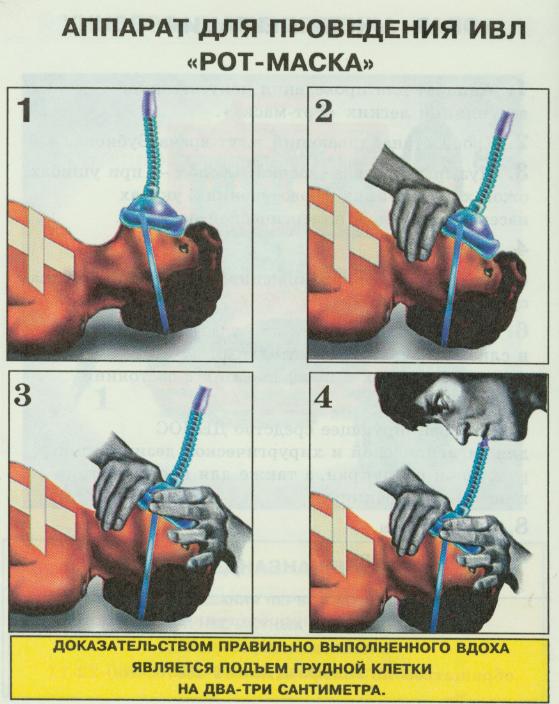 Если у пострадавшего появились самостоятельный устойчивый пульс и самостоятельное устойчивое дыхание (в этом случае совсем не обязательно дожидаться появления сознания у пострадавшего, но его необходимо уложить в безопасное положение).
Если у пострадавшего появились самостоятельный устойчивый пульс и самостоятельное устойчивое дыхание (в этом случае совсем не обязательно дожидаться появления сознания у пострадавшего, но его необходимо уложить в безопасное положение).
 ПРИЧИНОЙ НЕЭФФЕКТИВНОСТИ ТРОЙНОГО ПРИЕМА САФАРА ПО ВОССТАНОВЛЕНИЮ ПРОХОДИМОСТИ ДЫХАТЕЛЬНЫХ ПУТЕЙ У БОЛЬНОГО В КОМЕ ЯВЛЯЕТСЯ (НАЙДИТЕОШИБОЧНЫЙ ОТВЕТ)
ПРИЧИНОЙ НЕЭФФЕКТИВНОСТИ ТРОЙНОГО ПРИЕМА САФАРА ПО ВОССТАНОВЛЕНИЮ ПРОХОДИМОСТИ ДЫХАТЕЛЬНЫХ ПУТЕЙ У БОЛЬНОГО В КОМЕ ЯВЛЯЕТСЯ (НАЙДИТЕОШИБОЧНЫЙ ОТВЕТ)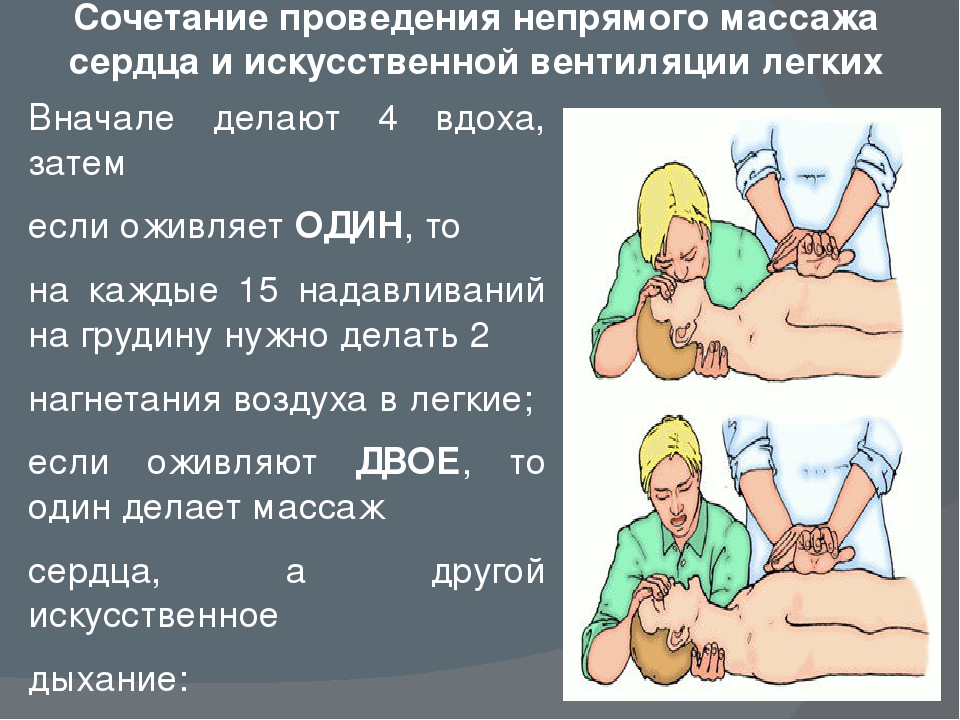 надежность поддержания герметичности дыхательных путей
надежность поддержания герметичности дыхательных путей ПРИЧИНОЙ ОТСУТСТВИЯ ЭКСКУРСИИ ГРУДНОЙ КЛЕТКИ ПРИ ИСКУССТВЕННОМ ДЫХАНИИ ЯВЛЯЕТСЯ (НАЙДИТЕ ОШИБОЧНЫЙ ОТВЕТ)
ПРИЧИНОЙ ОТСУТСТВИЯ ЭКСКУРСИИ ГРУДНОЙ КЛЕТКИ ПРИ ИСКУССТВЕННОМ ДЫХАНИИ ЯВЛЯЕТСЯ (НАЙДИТЕ ОШИБОЧНЫЙ ОТВЕТ) регистрация артериального давления 40/0 мм рт ст
регистрация артериального давления 40/0 мм рт ст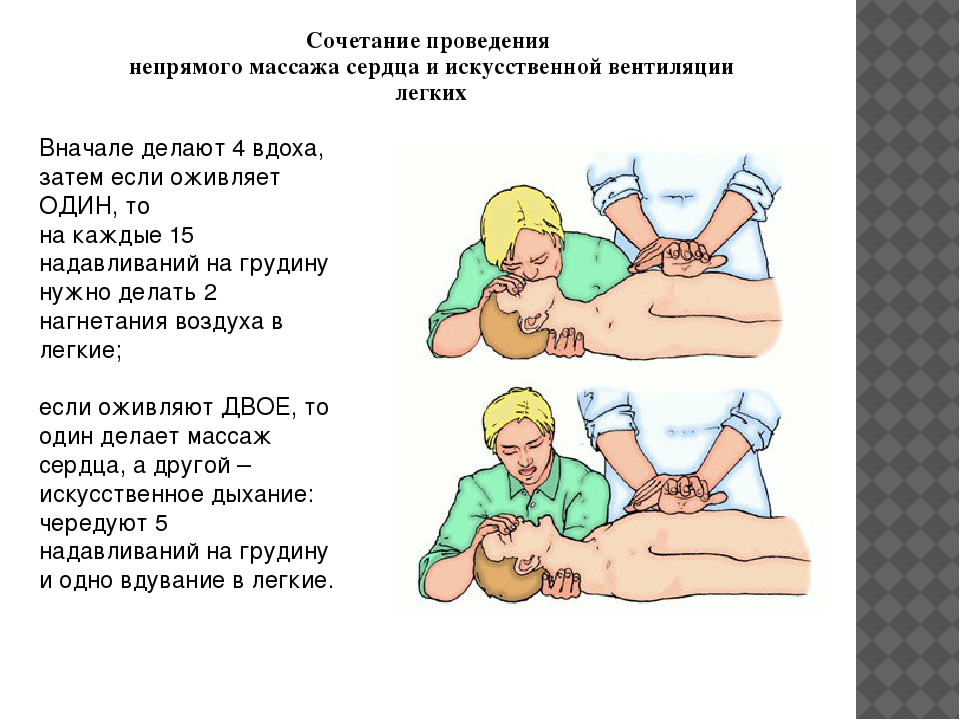 всегда через 30 минут после его начала
всегда через 30 минут после его начала Решение применить тот или другой подход принимается на основании личных пристрастий анестезиолога и с учетом достоинств и недостатков данных подходов в каждом конкретном случае. Обзор результатов контролируемых исследований на эту тему позволяет сделать вывод об отстутствии различий в отношении физиологических эффектов, частоты баротравмы, острых повреждений легких или исходов между двумя типами ИВЛ независимо от использованного соотношения вдох/выдох. Особенно это относится к сравнению ИВЛ, управляемой по давлению, с ИВЛ, управляемой по объему с нисходящей формой кривой потока и конечно-инспира-торным плато.
Решение применить тот или другой подход принимается на основании личных пристрастий анестезиолога и с учетом достоинств и недостатков данных подходов в каждом конкретном случае. Обзор результатов контролируемых исследований на эту тему позволяет сделать вывод об отстутствии различий в отношении физиологических эффектов, частоты баротравмы, острых повреждений легких или исходов между двумя типами ИВЛ независимо от использованного соотношения вдох/выдох. Особенно это относится к сравнению ИВЛ, управляемой по давлению, с ИВЛ, управляемой по объему с нисходящей формой кривой потока и конечно-инспира-торным плато.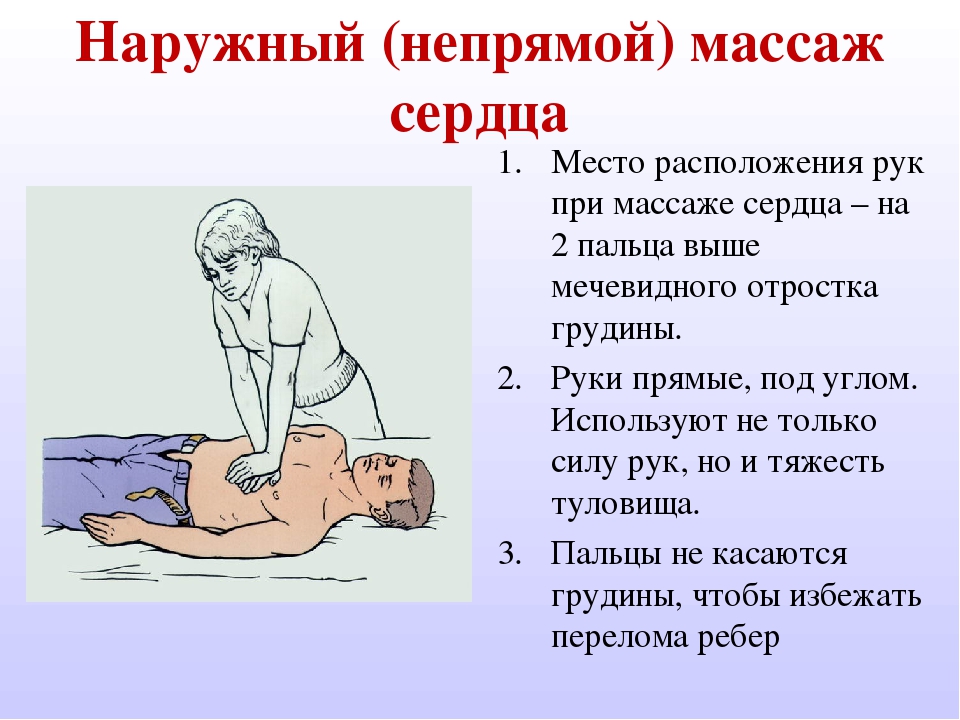 Главным недостатком является вариабельность дыхательного объема при изменениях импеданса дыхательной системы, что может вызвать колебания газового состава крови, а также трудность быстрого выявления нарушений импеданса дыхательной системы.
Главным недостатком является вариабельность дыхательного объема при изменениях импеданса дыхательной системы, что может вызвать колебания газового состава крови, а также трудность быстрого выявления нарушений импеданса дыхательной системы.


 [5] Поскольку цель состоит только в том, чтобы опровергнуть утверждение о том, что Бог и зло логически несовместимы , даже крайне неправдоподобный пример сосуществования Бога со злом достаточно для этой цели. [6]
[5] Поскольку цель состоит только в том, чтобы опровергнуть утверждение о том, что Бог и зло логически несовместимы , даже крайне неправдоподобный пример сосуществования Бога со злом достаточно для этой цели. [6]  Das angebliche Epikurfragment bei Laktanz, De ira dei 13,20-21 , in: Vigiliae Christianae 42 p47-58
Das angebliche Epikurfragment bei Laktanz, De ira dei 13,20-21 , in: Vigiliae Christianae 42 p47-58 Бывают случаи, когда это уместно, но большинство студентов действительно хотят, чтобы некоторые из их ошибок были исправлены, поскольку это дает им основу для совершенствования.
Бывают случаи, когда это уместно, но большинство студентов действительно хотят, чтобы некоторые из их ошибок были исправлены, поскольку это дает им основу для совершенствования.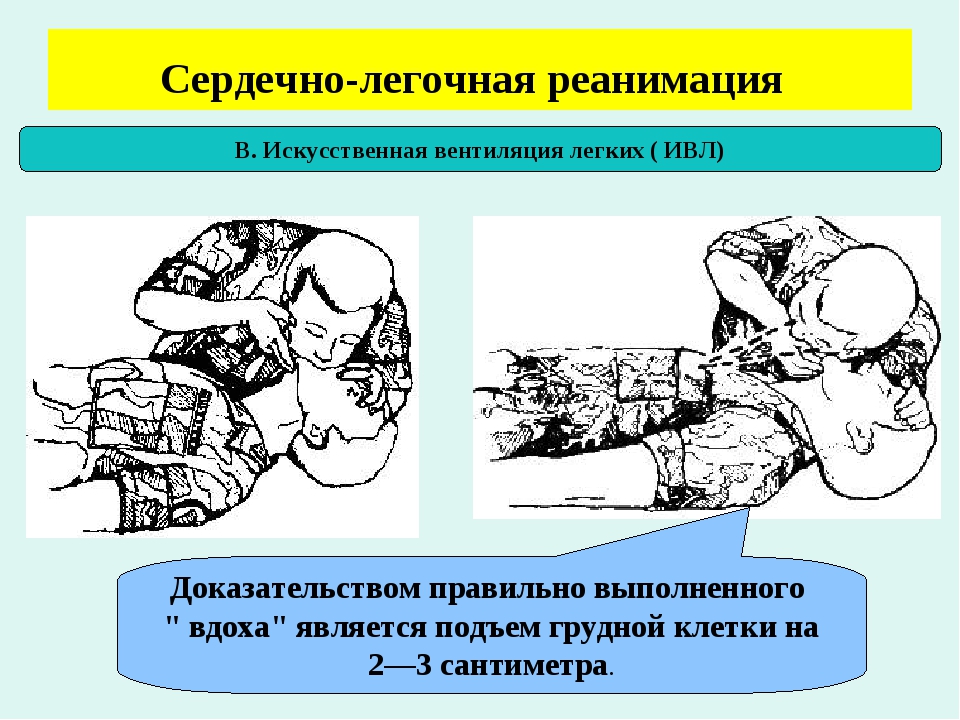 Полоска карточки с тремя кружками (один красный, один оранжевый и один зеленый), сложенная в треугольник с небольшим количеством скотча, делает свое дело. Учащиеся указывают кружком на вас, чтобы указать, хотят они исправления или нет:
Полоска карточки с тремя кружками (один красный, один оранжевый и один зеленый), сложенная в треугольник с небольшим количеством скотча, делает свое дело. Учащиеся указывают кружком на вас, чтобы указать, хотят они исправления или нет: Не представляйте занятие как задание на беглость, а затем отбирайте его после каждой ошибки.
Не представляйте занятие как задание на беглость, а затем отбирайте его после каждой ошибки.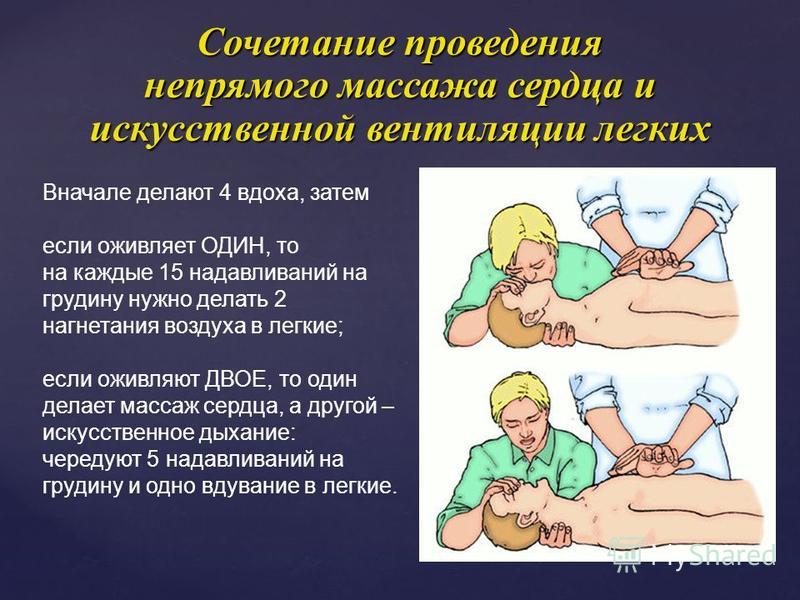
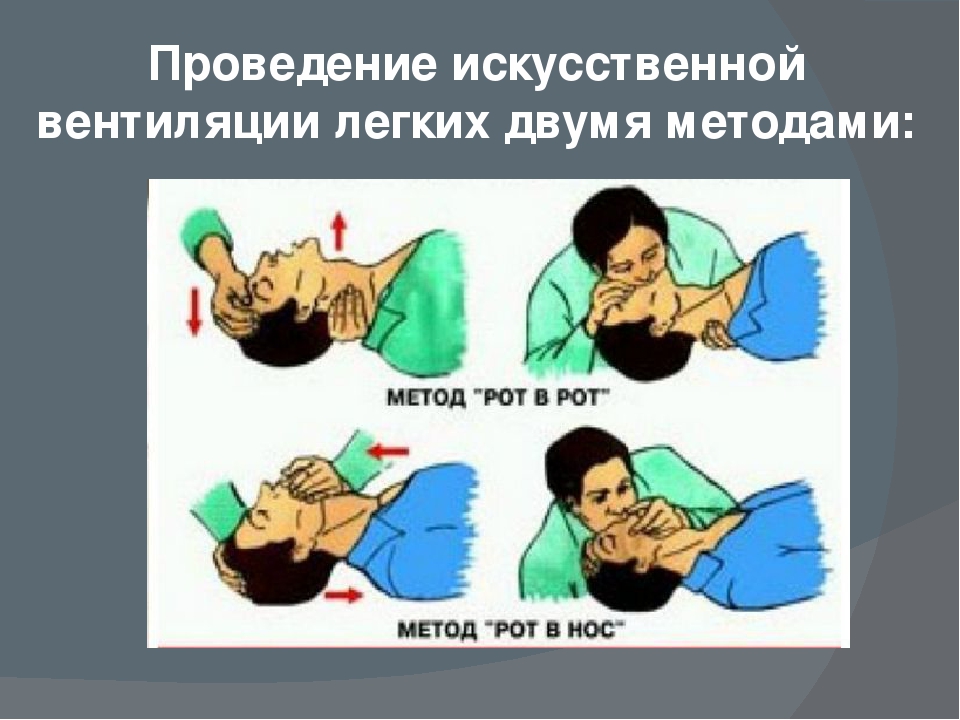
 Было бы неплохо иметь в их блокнотах место для записи ошибок и правильной версии.Один из способов сделать это — разделить страницу на три столбца:
Было бы неплохо иметь в их блокнотах место для записи ошибок и правильной версии.Один из способов сделать это — разделить страницу на три столбца: Когда вы прислушиваетесь к ошибкам своих учеников, убедитесь, что вы также прислушиваетесь к действительно хорошему использованию языка, и подчеркните их также в группе.Что касается изучения языка, я действительно верю классической поговорке: «Вы учитесь на своих ошибках».
Когда вы прислушиваетесь к ошибкам своих учеников, убедитесь, что вы также прислушиваетесь к действительно хорошему использованию языка, и подчеркните их также в группе.Что касается изучения языка, я действительно верю классической поговорке: «Вы учитесь на своих ошибках». Это ключевая возможность продуктов ARM более высокого уровня, специализированных ядер ARM от Apple, семейства IBM POWER и подавляющего большинства процессоров x86, производимых Intel и AMD. Вот что такое спекулятивное исполнение и как оно соотносится с другими ключевыми возможностями современных микропроцессоров, и как недавняя ошибка Meltdown нацелена, в частности, на процессоры Intel.
Это ключевая возможность продуктов ARM более высокого уровня, специализированных ядер ARM от Apple, семейства IBM POWER и подавляющего большинства процессоров x86, производимых Intel и AMD. Вот что такое спекулятивное исполнение и как оно соотносится с другими ключевыми возможностями современных микропроцессоров, и как недавняя ошибка Meltdown нацелена, в частности, на процессоры Intel. Поскольку эти методы работали так хорошо, они были быстро приняты AMD, которая использовала обработку вне очереди, начиная с K5. Ориентация ARM на мобильные процессоры с низким энергопотреблением изначально не позволяла им участвовать в OOoE, но компания приняла решение о внеплановом исполнении, когда построила Cortex A9, и продолжила расширять использование этой техники с помощью более поздних, более мощных Cortex. -брендовые процессоры.
Поскольку эти методы работали так хорошо, они были быстро приняты AMD, которая использовала обработку вне очереди, начиная с K5. Ориентация ARM на мобильные процессоры с низким энергопотреблением изначально не позволяла им участвовать в OOoE, но компания приняла решение о внеплановом исполнении, когда построила Cortex A9, и продолжила расширять использование этой техники с помощью более поздних, более мощных Cortex. -брендовые процессоры. На приведенной выше диаграмме эти умозрительные инструкции представлены в виде фиолетового квадрата. Если предсказатель ветвления угадал правильно, то следующий набор инструкций, необходимых ЦП, выстраивается и готов к работе, без остановки конвейера или задержки выполнения.
На приведенной выше диаграмме эти умозрительные инструкции представлены в виде фиолетового квадрата. Если предсказатель ветвления угадал правильно, то следующий набор инструкций, необходимых ЦП, выстраивается и готов к работе, без остановки конвейера или задержки выполнения. Инструкции выполнялись в том порядке, в котором они были получены, без попыток изменить их порядок или выполнить их более эффективно. Одна из основных проблем с выполнением по порядку заключается в том, что остановка конвейера останавливает весь ЦП до тех пор, пока проблема не будет решена.
Инструкции выполнялись в том порядке, в котором они были получены, без попыток изменить их порядок или выполнить их более эффективно. Одна из основных проблем с выполнением по порядку заключается в том, что остановка конвейера останавливает весь ЦП до тех пор, пока проблема не будет решена. Этот график из статьи Anandtech 1997 года ясно показывает преимущество.
Этот график из статьи Anandtech 1997 года ясно показывает преимущество.
 org описывает проблему:
org описывает проблему: Причина, по которой влияние Meltdown на производительность настолько разнообразно, заключается в том, что то, насколько сильно влияет этот патч, зависит от того, как часто приложение должно переключать контекст. Однако проблемы с производительностью, по-видимому, ограничиваются серверами и обычно не наблюдаются на стороне потребителя — по крайней мере, не очень.
Причина, по которой влияние Meltdown на производительность настолько разнообразно, заключается в том, что то, насколько сильно влияет этот патч, зависит от того, как часто приложение должно переключать контекст. Однако проблемы с производительностью, по-видимому, ограничиваются серверами и обычно не наблюдаются на стороне потребителя — по крайней мере, не очень. обычно видят из новой версии процессора.
обычно видят из новой версии процессора. питание: 220 В ±15%
питание: 220 В ±15% вод. ст.
вод. ст. вод. ст.
вод. ст. Не верите, – посмотрите в словаре. В описании режимов ИВЛ «control variable» – это управляемая переменная или управляемый параметр. Вот так.
Не верите, – посмотрите в словаре. В описании режимов ИВЛ «control variable» – это управляемая переменная или управляемый параметр. Вот так./DSC05238-640x500.JPG)
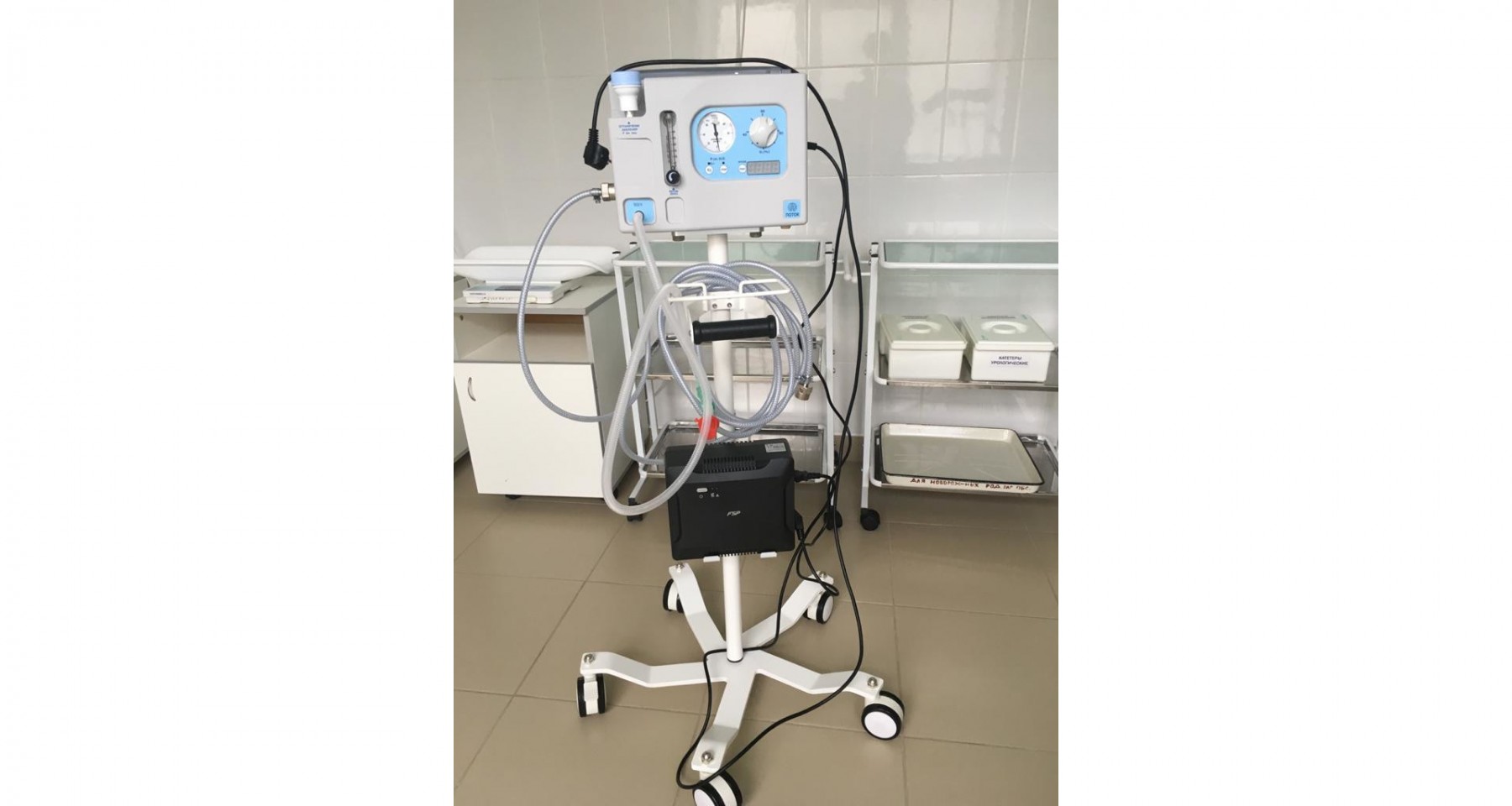 Принцип управления потоком в аппарате ИВЛ такой же, только кран очень точный, имеет электронное управление и называется «клапан вдоха». Теперь представьте, что вы наполняете стакан: из крана идет поток, но, пока стакан наполнится, пройдёт некоторое время. Как мы уже говорили, поток – это скорость изменения объёма. Для того, чтобы поток (Flow) превратился в дыхательный объём (Tidal volume), мы должны умножить его на время (Inspiratory flow time).
Принцип управления потоком в аппарате ИВЛ такой же, только кран очень точный, имеет электронное управление и называется «клапан вдоха». Теперь представьте, что вы наполняете стакан: из крана идет поток, но, пока стакан наполнится, пройдёт некоторое время. Как мы уже говорили, поток – это скорость изменения объёма. Для того, чтобы поток (Flow) превратился в дыхательный объём (Tidal volume), мы должны умножить его на время (Inspiratory flow time).
 Это очень простые транспортные аппараты, у которых регулируется только частота дыханий и длительность вдоха.
Это очень простые транспортные аппараты, у которых регулируется только частота дыханий и длительность вдоха./AEROS%204600-640x500.jpg)
 д. Поэтому, для ИВЛ у детей использовали управление по давлению и просто смотрели, как в момент вдоха расширяется грудная клетка, и анализировали газовый состав крови и аускультативную картину.
д. Поэтому, для ИВЛ у детей использовали управление по давлению и просто смотрели, как в момент вдоха расширяется грудная клетка, и анализировали газовый состав крови и аускультативную картину.

 питание: 220 В ±15%
питание: 220 В ±15% Челябинского тракта
Челябинского тракта
 Б.Л., Доктор Р. Д. и Дэниелс Э. Дж. Плазмохимическое преобразование сероводорода в водород и серу . США: Н. П., 1993.
Б.Л., Доктор Р. Д. и Дэниелс Э. Дж. Плазмохимическое преобразование сероводорода в водород и серу . США: Н. П., 1993. Эксперименты с примесями, типичными для кислых газов нефтепереработки и добычи природного газа, показали, что эти примеси совместимы с процессом плазменной диссоциации и, по-видимому, не создают новых проблем с переработкой отходов. Другие эксперименты показывают, что модель циклонного потока, выдвинутая в рамках теоретического анализа плазмохимического процесса в России, может существенно снизить потребность в энергии для диссоциации сероводорода при одновременном повышении конверсии. Этот процесс имеет несколько преимуществ по сравнению с существующей технологией очистки хвостовых газов Клауса с добавлением газа.Основным преимуществом является возможность извлечения водорода с меньшими затратами, чем прямое производство водорода. Разница может составить экономию энергии от 40 {раз} 10 {sup 15} до 70 {раз} 10 {sup 15} Дж / год в нефтеперерабатывающей промышленности, что дает ежегодную экономию от 500 до 1 000 миллионов долларов США.},
Эксперименты с примесями, типичными для кислых газов нефтепереработки и добычи природного газа, показали, что эти примеси совместимы с процессом плазменной диссоциации и, по-видимому, не создают новых проблем с переработкой отходов. Другие эксперименты показывают, что модель циклонного потока, выдвинутая в рамках теоретического анализа плазмохимического процесса в России, может существенно снизить потребность в энергии для диссоциации сероводорода при одновременном повышении конверсии. Этот процесс имеет несколько преимуществ по сравнению с существующей технологией очистки хвостовых газов Клауса с добавлением газа.Основным преимуществом является возможность извлечения водорода с меньшими затратами, чем прямое производство водорода. Разница может составить экономию энергии от 40 {раз} 10 {sup 15} до 70 {раз} 10 {sup 15} Дж / год в нефтеперерабатывающей промышленности, что дает ежегодную экономию от 500 до 1 000 миллионов долларов США.},  Поскольку эта серия довольно длинная (эй, кто фыркнул !?), давайте сделаем необходимое резюме для тех, кто пропустил предыдущие части и должен вернуться назад:
Поскольку эта серия довольно длинная (эй, кто фыркнул !?), давайте сделаем необходимое резюме для тех, кто пропустил предыдущие части и должен вернуться назад: .. что?
.. что?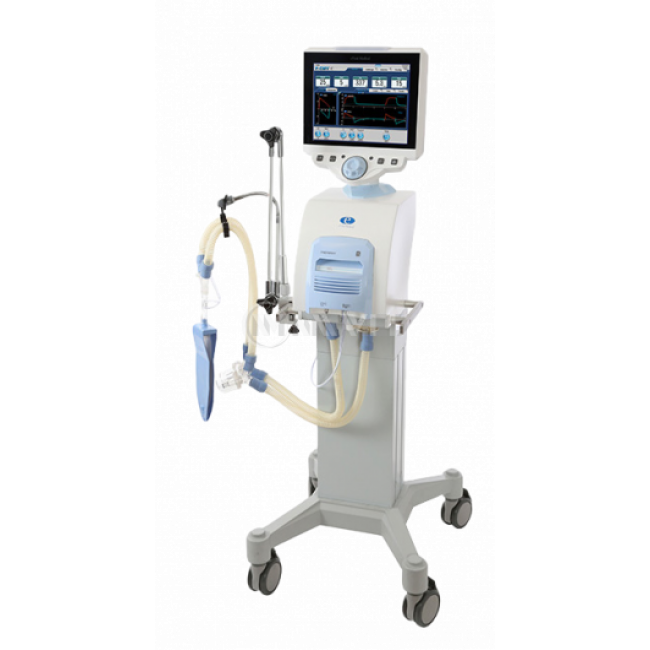 Надеюсь, вы согласитесь с тем, что, хотя теги и метки сами по себе очевидны, реальная сила заключается в используемой базовой системе тегов. И вы все еще думаете: «Почему система тегов должна быть такой надежной и расширяемой? Я имею в виду, давай, Боб, ты не делаешь гору из кротового холма?» Что ж, рад, что вы спросили; ответ очень прост, потому что большинство растений меняют свой срок полезного использования. Изменения происходят с разных сторон:
Надеюсь, вы согласитесь с тем, что, хотя теги и метки сами по себе очевидны, реальная сила заключается в используемой базовой системе тегов. И вы все еще думаете: «Почему система тегов должна быть такой надежной и расширяемой? Я имею в виду, давай, Боб, ты не делаешь гору из кротового холма?» Что ж, рад, что вы спросили; ответ очень прост, потому что большинство растений меняют свой срок полезного использования. Изменения происходят с разных сторон:  Кроме того, вы можете применить полученные уроки в будущих проектах. Теперь, когда я осознал важность структурированной системы тегов, давайте обратим внимание на основную часть этой части 4 — собственно тегирование оборудования и устройств.
Кроме того, вы можете применить полученные уроки в будущих проектах. Теперь, когда я осознал важность структурированной системы тегов, давайте обратим внимание на основную часть этой части 4 — собственно тегирование оборудования и устройств. Верно? Попробуй еще раз викторину, малыш. Никто не сочтет это интуитивным. И вот однажды инженеров-технологов GitRDun доходит до того, что их изначально задуманная так называемая интуитивно понятная система тегов — это куча разбитой путаницы, и никто не узнает их CE от их CO. Cue the Jackson 5, песня A B C, просто как 1 2 3!
Верно? Попробуй еще раз викторину, малыш. Никто не сочтет это интуитивным. И вот однажды инженеров-технологов GitRDun доходит до того, что их изначально задуманная так называемая интуитивно понятная система тегов — это куча разбитой путаницы, и никто не узнает их CE от их CO. Cue the Jackson 5, песня A B C, просто как 1 2 3! Представленная здесь система довольно проста и широко применима.Независимо от этих деталей, я настоятельно рекомендую, чтобы каждая единица основного оборудования имела этикетку с одинаковым уровнем детализации.
Представленная здесь система довольно проста и широко применима.Независимо от этих деталей, я настоятельно рекомендую, чтобы каждая единица основного оборудования имела этикетку с одинаковым уровнем детализации. Д. (Примечание: избыточность означает выполнение той же цели, что и другое устройство в резервной копии. мода.)
Д. (Примечание: избыточность означает выполнение той же цели, что и другое устройство в резервной копии. мода.) )
) Д.Это важные части, но они довольно очевидны. Помимо этого, у большинства компаний есть очень конкретные способы и средства для решения этих вопросов, поэтому я не буду здесь подробно их рассматривать. Что ж, я начал с того, что сказал, что это будет весело и просто, и я надеюсь, что вы покинете эту серию с ощущением, будто я сделал несколько твердых замечаний, которые будут вам полезны в будущем. В продолжение этой серии я соберу дополнительное видео, в котором я возьму несколько типичных P & ID (например, те, которые я приложил сюда) и обсуду все эти аспекты в том, что, как я надеюсь, будет гораздо более увлекательным. .После этого вы сможете лучше почувствовать, увидев и услышав эту информацию. Теперь отправляйтесь навстречу своим новым знаниям и применяйте их во благо. Оставайтесь в безопасности и получайте удовольствие.
Д.Это важные части, но они довольно очевидны. Помимо этого, у большинства компаний есть очень конкретные способы и средства для решения этих вопросов, поэтому я не буду здесь подробно их рассматривать. Что ж, я начал с того, что сказал, что это будет весело и просто, и я надеюсь, что вы покинете эту серию с ощущением, будто я сделал несколько твердых замечаний, которые будут вам полезны в будущем. В продолжение этой серии я соберу дополнительное видео, в котором я возьму несколько типичных P & ID (например, те, которые я приложил сюда) и обсуду все эти аспекты в том, что, как я надеюсь, будет гораздо более увлекательным. .После этого вы сможете лучше почувствовать, увидев и услышав эту информацию. Теперь отправляйтесь навстречу своим новым знаниям и применяйте их во благо. Оставайтесь в безопасности и получайте удовольствие. 02-02.000, w
02-02.000, w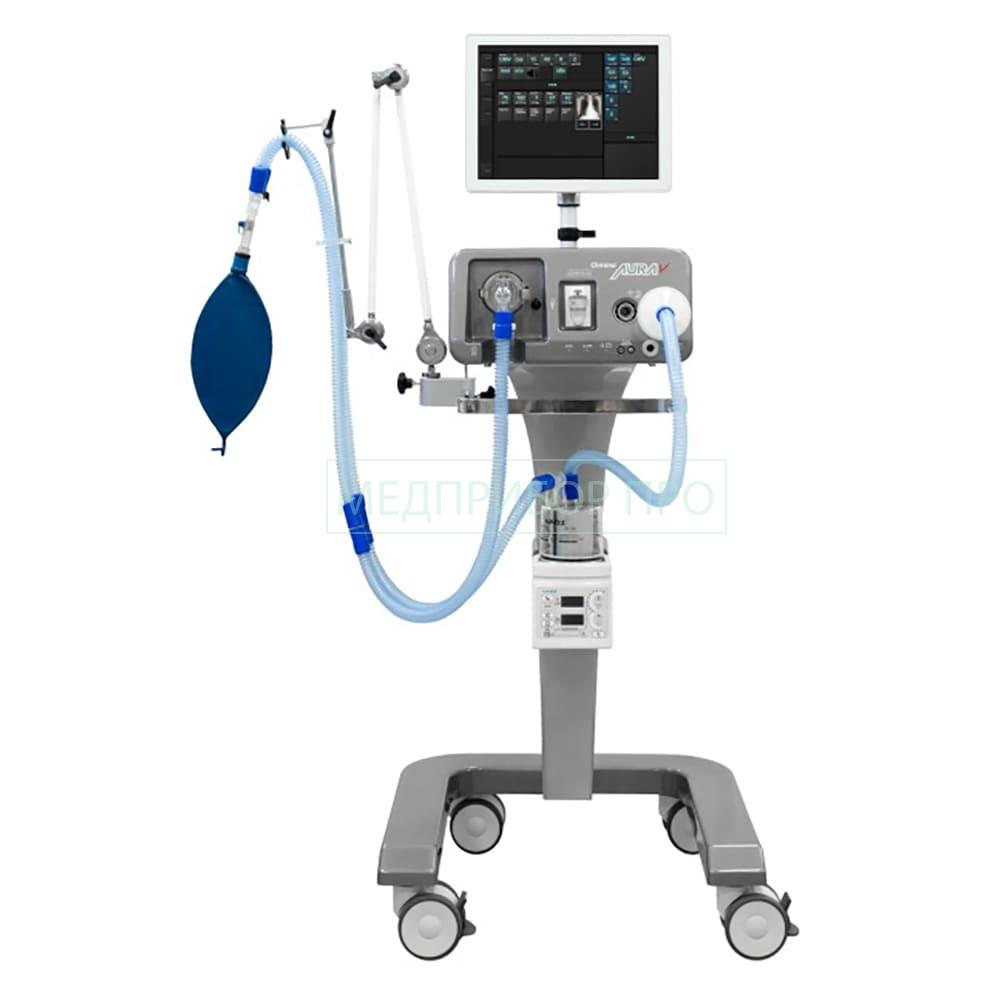 Аппарат искусственной вентиляции легких FAZA-21 RP21.02-02.000
Аппарат искусственной вентиляции легких FAZA-21 RP21.02-02.000 старый по ТУ 9444-
старый по ТУ 9444-

 Принцип Servo Control изменяет параметры вентиляции в соответствии с меняющимися вводными. В данном режиме аппарат ИВЛ использует скорость изменения потока и начальный объём вдоха для определения потребности пациента в уровне респираторной поддержки. Чем больше усилие пациента на вдохе, тем больше аппаратная поддержка. Таким образом, аппарат ИВЛ компенсирует избыточную нагрузку на дыхательную мускулатуру, снижая её до нормальных значений.
Принцип Servo Control изменяет параметры вентиляции в соответствии с меняющимися вводными. В данном режиме аппарат ИВЛ использует скорость изменения потока и начальный объём вдоха для определения потребности пациента в уровне респираторной поддержки. Чем больше усилие пациента на вдохе, тем больше аппаратная поддержка. Таким образом, аппарат ИВЛ компенсирует избыточную нагрузку на дыхательную мускулатуру, снижая её до нормальных значений. Для определения необходимого уровня давления поддержки аппарат сопоставляет и обрабатывает 6 вводных параметров.
Для определения необходимого уровня давления поддержки аппарат сопоставляет и обрабатывает 6 вводных параметров. Если данные о комплайнс и резистанс не соответствуют реальной ситуации, аппарат сделает ошибку.
Если данные о комплайнс и резистанс не соответствуют реальной ситуации, аппарат сделает ошибку. Такова логика режима: чем меньше инспираторная попытка, тем меньше поддержка и наоборот. Название режима честно сообщает нам об операционной логике. Пропорциональная поддержка давлением или «Proportional pressure support»
Такова логика режима: чем меньше инспираторная попытка, тем меньше поддержка и наоборот. Название режима честно сообщает нам об операционной логике. Пропорциональная поддержка давлением или «Proportional pressure support» В. Царенко
В. Царенко Главное отличие режима Pressure Support от других режимов вентиляции по давлению состоит в способе переключения респиратора на выдох – «по потоку» (см. рис. 4.3 в).
Главное отличие режима Pressure Support от других режимов вентиляции по давлению состоит в способе переключения респиратора на выдох – «по потоку» (см. рис. 4.3 в). Подчеркнем важность правильного выбора параметров обязательного вдоха в алгоритме SIMV, даже если их частота установлена на ноль, поскольку они являются параметрами механических вдохов при апнойной вентиляции.
Подчеркнем важность правильного выбора параметров обязательного вдоха в алгоритме SIMV, даже если их частота установлена на ноль, поскольку они являются параметрами механических вдохов при апнойной вентиляции. Первый – это высокая чувствительность режима к герметичности дыхательных путей. При наличии утечек воздуха (например, при сдутой манжете интубационной трубки) может возникнуть ситуация, при которой респиратор длительно не переключается с вдоха на выдох. Утечка воздуха компенсируется респиратором путем поддержания достаточно высокого потока, величина которого долго не снижается до необходимого 25%-го порога. В результате механический вдох может продолжаться теоретически до бесконечности (рис. 4.10 б). Новые попытки больного сделать вдох приведут к выраженной несинхронности работы аппарата ИВЛ и дыхания пациента. Для того чтобы частично компенсировать описанную проблему, в большинстве респираторов предусмотрено прекращение механического вдоха в режиме Pressure Support в том случае, если длительность его превышает 3 с. Очевидно, что полноценным решением указанной проблемы данную техническую «уловку» считать нельзя.
Первый – это высокая чувствительность режима к герметичности дыхательных путей. При наличии утечек воздуха (например, при сдутой манжете интубационной трубки) может возникнуть ситуация, при которой респиратор длительно не переключается с вдоха на выдох. Утечка воздуха компенсируется респиратором путем поддержания достаточно высокого потока, величина которого долго не снижается до необходимого 25%-го порога. В результате механический вдох может продолжаться теоретически до бесконечности (рис. 4.10 б). Новые попытки больного сделать вдох приведут к выраженной несинхронности работы аппарата ИВЛ и дыхания пациента. Для того чтобы частично компенсировать описанную проблему, в большинстве респираторов предусмотрено прекращение механического вдоха в режиме Pressure Support в том случае, если длительность его превышает 3 с. Очевидно, что полноценным решением указанной проблемы данную техническую «уловку» считать нельзя. Больные с ХОБЛ, у которых акт выдоха часто активен из-за участия дыхательных мышц, могут начать выдох раньше, чем будет достигнут 25%-ный порог (рис. 4.10 в). Данная ситуация также вызывает несинхронность работы респиратора и дыхания больного.
Больные с ХОБЛ, у которых акт выдоха часто активен из-за участия дыхательных мышц, могут начать выдох раньше, чем будет достигнут 25%-ный порог (рис. 4.10 в). Данная ситуация также вызывает несинхронность работы респиратора и дыхания больного.%20-%20terapii/BREAS%20MEDICAL%20AB%20(SWEDEN)/Vivo%2040-640x500.jpg) Однако в классическом варианте Pressure Support имеется возможность измерения только давления в дыхательном контуре (Paw). Следовательно, степень поддержки определяется в соответствие с изменениями Paw. Из-за сопротивления интубационной трубки изменения Ptr и Paw непропорциональны относительно друг друга. В начале вдоха Ptr растет быстрее, чем Paw, а в конце вдоха – наоборот (рис. 4.11). Следовательно, при «ориентации» респиратора на уровень Paw вместо Ptr поддержка, необходимая для преодоления сопротивления интубационной трубки, не соответствует потребностям больного. В начале вдоха ее уровень является недостаточным для компенсации работы дыхательных мышц пациента, а в конце вдоха — избыточным. Во время выдоха респиратор тоже не помогает больному преодолевать сопротивление интубационной трубки выдыхаемому воздуху. Попытка решить указанные проблемы сделана при реализации режима ATC.
Однако в классическом варианте Pressure Support имеется возможность измерения только давления в дыхательном контуре (Paw). Следовательно, степень поддержки определяется в соответствие с изменениями Paw. Из-за сопротивления интубационной трубки изменения Ptr и Paw непропорциональны относительно друг друга. В начале вдоха Ptr растет быстрее, чем Paw, а в конце вдоха – наоборот (рис. 4.11). Следовательно, при «ориентации» респиратора на уровень Paw вместо Ptr поддержка, необходимая для преодоления сопротивления интубационной трубки, не соответствует потребностям больного. В начале вдоха ее уровень является недостаточным для компенсации работы дыхательных мышц пациента, а в конце вдоха — избыточным. Во время выдоха респиратор тоже не помогает больному преодолевать сопротивление интубационной трубки выдыхаемому воздуху. Попытка решить указанные проблемы сделана при реализации режима ATC. Режим применяют для проведения респираторной поддержки при выраженном поражении легких и не очень строгих требованиях к оксигенации и вентиляции. Кроме того, часто его используют при отлучении пациента от респиратора.
Режим применяют для проведения респираторной поддержки при выраженном поражении легких и не очень строгих требованиях к оксигенации и вентиляции. Кроме того, часто его используют при отлучении пациента от респиратора. ст., нижняя граница установленного РЕЕР – 3 см вод. ст., Pmax — 30 см вод. ст. Продолжительность допустимого апноэ – 20 с, частота апнойной вентиляции – 15 в 1 мин. Параметры обязательного вдоха при апнойной вентиляции устанавливаются так, чтобы дыхательный объем составлял 650-700 мл.
ст., нижняя граница установленного РЕЕР – 3 см вод. ст., Pmax — 30 см вод. ст. Продолжительность допустимого апноэ – 20 с, частота апнойной вентиляции – 15 в 1 мин. Параметры обязательного вдоха при апнойной вентиляции устанавливаются так, чтобы дыхательный объем составлял 650-700 мл.
 ст. Продолжительность допустимого апноэ – 20 с, частота апнойной вентиляции – 15 в 1 мин. Параметры обязательного вдоха при апнойной вентиляции устанавливаются так, чтобы дыхательный объем составлял 650-700 мл.
ст. Продолжительность допустимого апноэ – 20 с, частота апнойной вентиляции – 15 в 1 мин. Параметры обязательного вдоха при апнойной вентиляции устанавливаются так, чтобы дыхательный объем составлял 650-700 мл. Затем это давление поддерживается заданное время, после чего поступление дыхательной смеси прекращается, открывается клапан выдоха, и наступает выдох.
Затем это давление поддерживается заданное время, после чего поступление дыхательной смеси прекращается, открывается клапан выдоха, и наступает выдох. Однако чаще всего применяется модифицированный PCV, в котором устанавливается чувствительность, и он становится аналогом обычного режима Assist Control, в отличие от которого машинные вдохи ориентированы не на подачу объема, а на создание давления в дыхательных путях.
Однако чаще всего применяется модифицированный PCV, в котором устанавливается чувствительность, и он становится аналогом обычного режима Assist Control, в отличие от которого машинные вдохи ориентированы не на подачу объема, а на создание давления в дыхательных путях. Важно, как подается этот объем (с какой скоростью, какая форма потока), какое создается давление, и какое количество кислородно-воздушной смеси в легкие поступает, в конечном счете.
Важно, как подается этот объем (с какой скоростью, какая форма потока), какое создается давление, и какое количество кислородно-воздушной смеси в легкие поступает, в конечном счете.