ЛОР- заболевания – особенности течения болезней этого вида у взрослых и детей
Список ЛОР-заболеваний, поражающих верхнюю дыхательную систему, воистину огромен. К ним относятся воспаления носа и горла – от, кажется, самого простого ринита – насморка, до сложных по названию – например, ларинготрахеита. Болеют и дети и взрослые, но лечение детей намного сложнее, да и осложнения у них возникают другого характера.
Горло – или правильнее гортань – полый орган, через который трахея соединяется с пищеводом. Изнутри – хрящевой скелет, снаружи – слизистая оболочка. При дыхании, глотании и разговоре горло совершает поступательные движения вверх-вниз, которые видно снаружи. Эти движения осуществляются с помощью суставов, мышц и связок.
За кровоснабжение отвечают крупные подгортанная и надгортанная артерии. Нос состоит из наружного отдела и носовой полости.
Функции его:
- главная – защитная, воздух, попадающий из внешней среды, согревается и очищается;
- обонятельная;
- резонансная.

Наружную часть носа формируют хрящи, образующие крылья и переносицу. Околоносовые пазухи сообщаются с полостью носа.
Анатомически выделяют:
- верхнечелюстные – максиллярные – внутри верхней челюсти;
- лобные – фронтальные синусы – они находятся в области бровей над глазами;
- клиновидные – сфеноидальные – позади глаз в верхнем отделе носа;
- клетки решетчатого лабиринта – возле глаз.
Пазуха разделена перегородкой. Она выстлана слизистой оболочкой, пронизанной кровеносными сосудами. Стенки носовой пазухи – нижняя, верхняя, латеральная и медиальная.
У детей полость носа и просвет гортани более узкие, а пазухи носа неразвиты. Окончательно формирование дыхательных путей заканчивается к 12 годам.
Заболевания носоглотки чаще всего начинаются с внедрения патогенной флоры в слизистую носовой полости, затем в воспалительный процесс вовлекается слизистая горла.
Типы осложнений у взрослых: гайморит, синусит, бронхит, тонзиллит и подобные.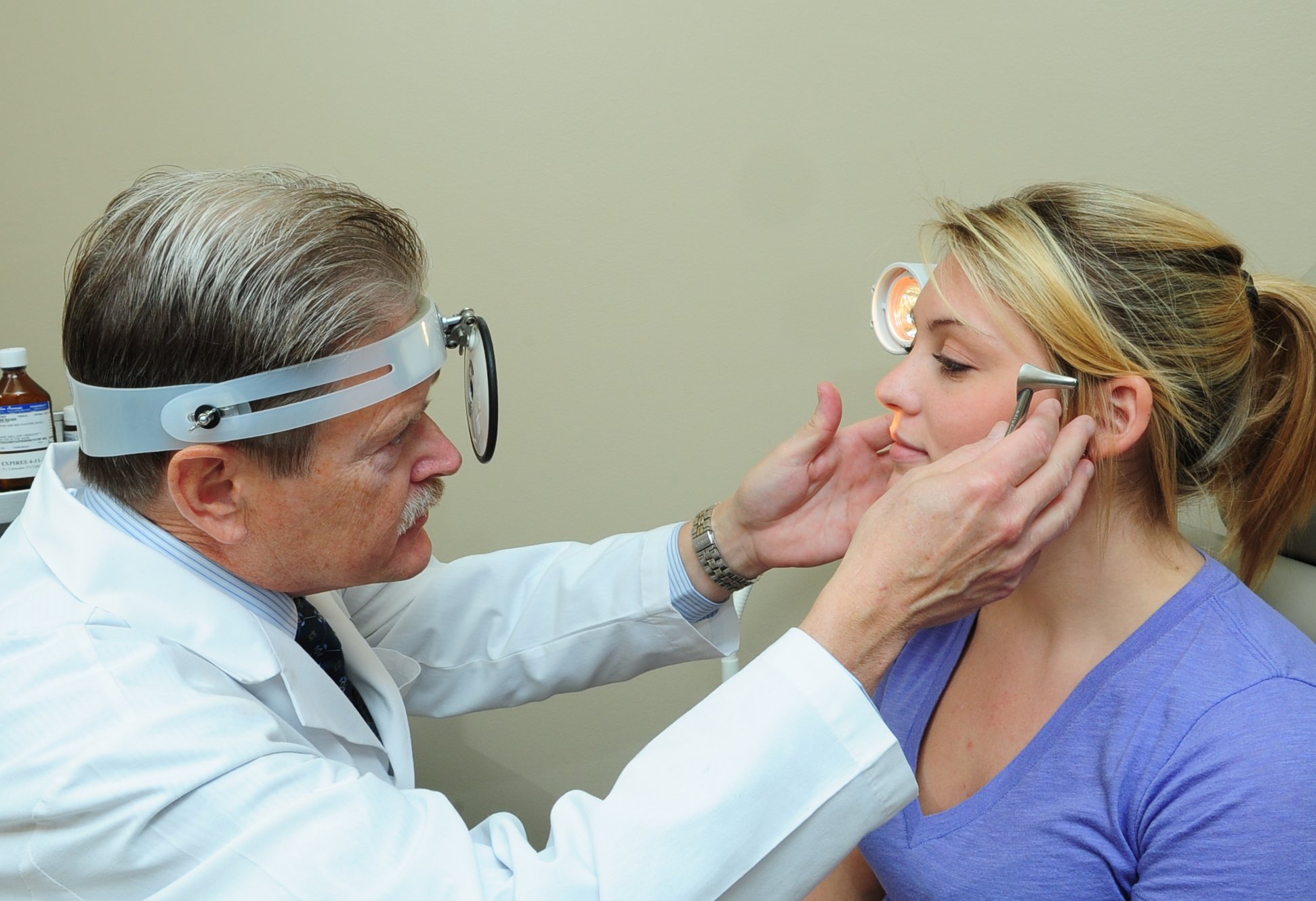 У детей ЛОР-заболевания распространяются на нижние дыхательные пути, минуя пазухи носа, и поражают горло – пазухи у детей не сформированы и гайморит появляется редко.
У детей ЛОР-заболевания распространяются на нижние дыхательные пути, минуя пазухи носа, и поражают горло – пазухи у детей не сформированы и гайморит появляется редко.
ЛОР-заболеваний носа не меньше, чем болезней горла – перечислить их практически невозможно.
К ним относятся:
- риниты различных этиологий и типов;
- аносмия – нарушение обоняния;
- синуситы – в том числе фронтиты и гаймориты;
- фурункулы и подобное.
Если рассматривать ЛОР-болезни малышей до подросткового возраста, то в большинстве случаев у них диагностируют:
- риниты различного характера;
- синуситы;
- аденоиды;
- носовые кровотечения.
Симптомы большинства из них – заложенность носа, связанная с отеком слизистой оболочки носовой полости и ходов, нарушение дыхания, обильное отделяемое. Температура повышается редко и держится на уровне 38ºС или чуть выше.
Лечение – введение через носовые ходы капель, мазей, ингаляции, используются дополнительно противовирусные или антибактериальные препараты, физиолечение.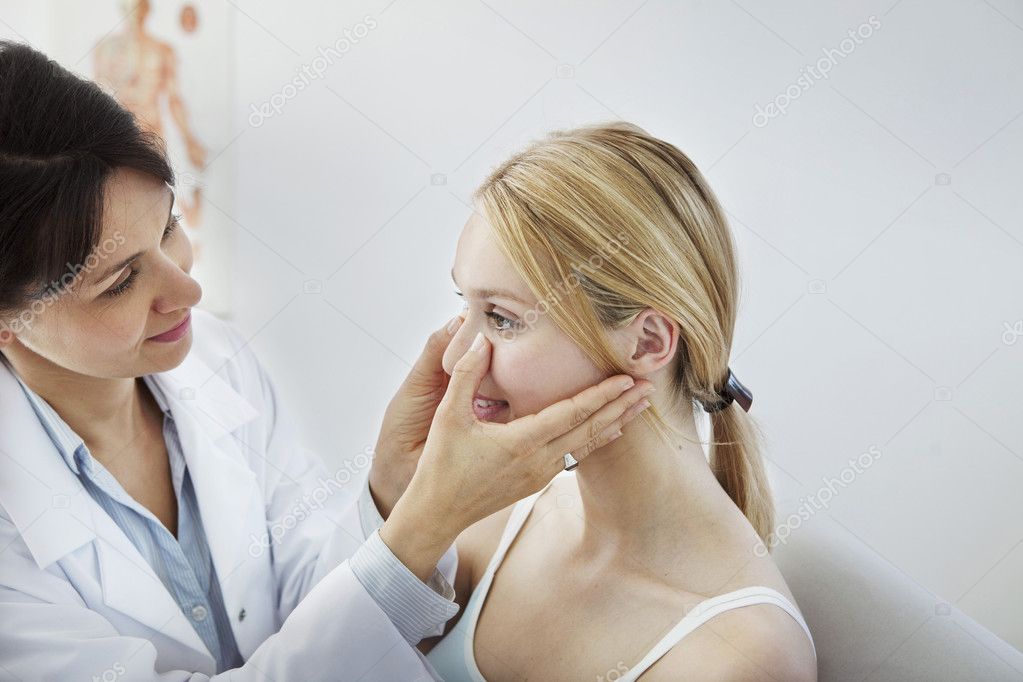 при значительном увеличении аденоидов или ухудшении состояния, связанном с нарушением строения носовой перегородки, могут потребоваться оперативные вмешательства.
при значительном увеличении аденоидов или ухудшении состояния, связанном с нарушением строения носовой перегородки, могут потребоваться оперативные вмешательства.
Сам по себе ринит – воспаление слизистой оболочки носа – угрозу здоровью и жизни детей не несет, но может значительно ослабить иммунитет и – при отсутствии лечения – воспалительный процесс охватывает нижние дыхательные пути.
Причины возникновения насморка – переохлаждение, внедрение инфекции , аллергические реакции и травматические поражения.
Распространение воспалительного процесса на носовые пазухи – гайморита или синусита – у детей встречается редко.
На возникновение этих ЛОР-заболеваний указывают следующие симптомы:
- головные боли, усиливающиеся при наклонах;
- повышение температуры при остром процессе и постоянная субфебрильная температура при хроническом;
- лицевая боль;
- повышение давления – что для детей нехарактерно.
Лечение насморка у детей комплексное – к обычным для ЛОР-заболеваний средствам обязательно добавляются антигистаминные препараты и лекарства, повышающие иммунитет.
Отдельно стоит выделить младенческий ринит, причиной которого является адаптация новорожденного к внеутробному существованию – физиологически функции дыхательной системы формируются к 6-8 месяцам. Лечение этого ЛОР-заболевания заключается в промывании носовых ходов для облегчения дыхания, устранения слизистого секрета. Если у младенца забит нос, он не сможет нормально питаться.
Нужно вовремя принимать меры и облегчить дыхание ребенку – при ухудшении состояния в носовые проходы быстро внедряется бактериальная или вирусная флора, и тогда начинается воспалительный процесс и обычный ринит.
Разрастания лимфоидной ткани, расположенной за мягким небом, где полость носа соединяется с носоглоткой, часто встречается у дошкольников, младших школьников и подростков. Это вызывается хроническими инфекциями, частыми простудами, генетическими факторами.
Способы лечения определяют в зависимости от клинической картины.
Если воспаление не выражено и дыхание не нарушено, то ЛОР-врачи ждут, пока ребенок «перерастет».
Когда состояние ухудшается, носовое дыхание затруднено, происходит изменение костного строения черепа, необходимо оперативное вмешательство.
Основные болезни горла имеют общие симптомы:
- отек слизистой;
- першение в горле;
- сухой навязчивый кашель;
- желание сплюнуть мокроту;
- пересушенность слизистой;
- изменение вкуса…
При Этом могут увеличиваться гланды и подгортанные лимфатические узлы, возникать абсцессы в лимфоидной ткани.
Терапевтическая схема, применяемая для лечения, отличается ненамного. В мероприятия для устранения болезней входят: полоскания, антисептическая обработка лимфоидной ткани – миндалин, рассасывание пастилок, ингаляции, физиопроцедуры, назначают препараты по укреплению иммунитета. Могут быть назначены антибактериальные и противовоспалительные препараты в различных формах.
Обострение происходит при внедрении патогенной флоры в слизистую оболочку гортани, аллергических реакциях, травматических поражениях. Если болезнь не лечат или применяют неправильные методы, она переходит в хроническую форму.
Если болезнь не лечат или применяют неправильные методы, она переходит в хроническую форму.
Впрочем, такое развитие хронических заболеваний характерно для всех болезней горла.
Дополнительная симптоматика – осиплость голоса и покраснение небных дужек.
Чаще всего болезнь развивается как осложнение на фоне фарингита, дифтерии, скарлатины, воспаления пазух носа, раздражения слизистой горла из-за курения и аллергии. Хроническая форма возникает достаточно часто.
При глубоком внедрении бактериальной флоры может образовываться абсцесс или инфильтрат в мягких тканях, которые находятся за лимфоидной тканью. Для этого состояния характерно резкое повышение температуры, опухоль горла – обычно с одной из сторон, нарушение способности воспроизведения звуков. Дети могут задохнуться. Лечение осложнений проводится только в условиях стационара.
Ангина может быть как вирусной и грибковой, так и бактериальной этиологии. Болезнь можно классифицировать по нескольким типам – фолликулярная, лакунарная, герпесная, язвенная, фибринозная…Основной симптом – отек лимфоидной ткани и появление гнойно-воспалительного процесса, который часто сопровождается высокой температурой.
У детей ангину чаще лечат в условиях стационара, взрослые предпочитают справляться с болезнью самостоятельно.
Среди ЛОР-заболеваний горла стоит выделить надгортанную ангину, которая встречается достаточно редко. Возникает болезнь при внедрении патогенных микроорганизмов в толщу черпалонадгортанных складок, расположенных в морганиевых желудочках рядом с надгортанником.
Боль усиливается при поворотах головы, дети не могут проглотить пищу – у них просвет горла из-за отека сужается и почти перекрывается, увеличиваются шейные лимфоузлы, температура поднимается до критической – свыше 40ºС.
Болезнь относят к ЛОР-заболеваниям, хотя в воспалительный процесс вовлечены бронхи – нижние дыхательные пути. Патогенные микроорганизмы, вызывающие трахеит – стафилококки, стрептококки или анаэробные бактерии.
Дополнительная симптоматика: приступообразный сильный кашель, слизистая мокрота, в которой могут появляться прожилки крови, боль в горле и за грудиной. Голос сипнет, появляется общая слабость.
Отек возникает из-за воспалительных процессов или аллергических реакций. У детей стеноз может развиться мгновенно и даже может вызвать летальный исход.
Самостоятельно ЛОР-заболевание появляется редко – оно выступает, как осложнение после ларингитов и ОРВИ, а также инфекций – скарлатине, кори.
Стеноз бывает частым симптомом ложного крупа или дифтерии. Его могут вызвать опухоли и травматические поражения, контакт с аллергеном.
Наиболее тяжелое течение заболевания возникает при распространении отека со слизистой гортани в черпалонадгортанные складки и подскладковое пространство.
Нельзя легкомысленно относиться даже к обычному насморку. Воспалительный процесс может распространиться на носоглотку, вызвать осложнения нижних дыхательных путей.
«Путь» от насморка к пневмонии при внедрении вирусной инфекции детский организм может пройти за несколько часов. ЛОР-заболевания требуют обязательного лечения.
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
| Первичный прием врача высшей категории отоларинголога | 2000 |
| Повторный прием врача высшей категории отоларинголога | 1800 |
| Анемизация слизистой оболочки полости носа | 350 |
| Анестезия аппликационная | 350 |
| Анестезия инфильтрационная | 600 |
| Аппликация лекарственных средств | 350 |
| Блокада заушная | 1200 |
| Вакуумное промывание лакун миндалин | 1700 |
| Введение лек.препаратов в верхнечелюстную пазуху (с промыванием) | 1800 |
| Введение лек.препаратов в наружный слуховой проход | 900 |
| Внутриносовая блокада | 1200 |
| Вскрытие гематомы | 800 |
| Вскрытие казеозной кисты | 800 |
| Вскрытие паратонзиллярного абсцесса | 3600 |
| Забор посева | 300 |
| Импрегнация лекарственных средств | 1000 |
| Инстилляция бактериофага | 1000 |
| Инстилляция лекарственных препаратов | 500 |
Катетеризация евстахиевой трубы и введение лек. препаратов(с одной стороны) препаратов(с одной стороны) | 1500 |
| Лазеро/Магнито терапия 1 область | 900 |
| Наложение стерильной повязки | 600 |
| Парацентез барабанной перепонки | 700 |
| Пневмомассаж барабанной перепонки | 800 |
| Прижигание грануляций слизистой оболочки задней стенки глотки | 900 |
| Продувание по Политцеру | 1000 |
| Промывание полости носа по Проэцу («Кукушка») | 1500 |
| Промывание аттика лекарственными веществами | 800 |
| Промывание лакун миндалин инструментально | 1500 |
| Промывание лакун миндалин на аппарате Тонзиллор | 2200 |
| Промывание оперированной верхнечелюстной пазухи (одна сторона) | 600 |
| Тампонада носа задняя | 1800 |
| Тампонада носа передняя(одна сторона) | 1200 |
| Туалет уха (1 процедура) | 500 |
| Удаление инородного тела из гортани | 1500 |
| Удаление инородного тела из уха/носа/зева | 1200 |
| Удаление серной пробки (1 сторона) | 900 |
| Удаление тампона из полости носа | 800 |
Эндоларингеальное вливание лек.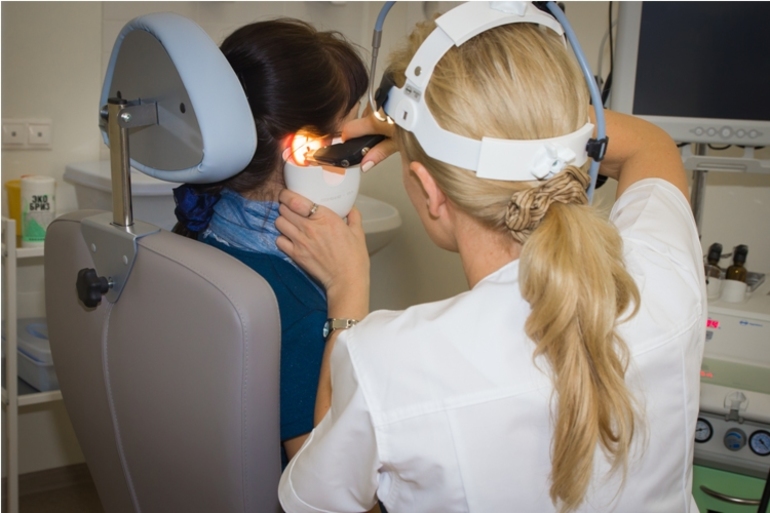 форм форм | 1000 |
| Эндоскопическое исследование полости носа | 1500 |
| Эндоскопическое исследование уха | 1000 |
| ОПЕРАЦИИ | |
| Вазотомия | 40000 |
| Вскрытие поверхностных абсцессов | 2400 |
| Гайморотомия с пластикой соустья | 40000 |
| Закрытая репозиция костей носа | 12000 |
| Иссечение деформирующего рубца длинной до 4 см | 3600 |
| Иссечение деформирующих рубцов на коже или слизистой оболочке длинной до 2 см | 2400 |
| Лекарственная блокада | 600 |
| Наложение отсроченных швов | 2400 |
| Открытая репозиция и фиксация нижней челюсти с применением металлоконструкций | 48000 |
| Первичная хирургическая обработка ран лица и шеи с повреждением костных структур | 2400 |
| Первичная хирургическая обработка раны мягких тканей лица | 2400 |
| Первичная хирургическая обработка раны мягких тканей шеи | 2400 |
| Пластика местными тканями | 4200 |
| Пластика уздечки языка | 1200 |
| Полипэктомия полости носа | 8400 |
| Пункция верхнечелюстной пазухи | 1200 |
| Радиоволновая деструкция нижних носовых раковин (вазотомия) | 6000 |
| Радиохирургическая деструкция новообразования кожи более 1,5×1,5×1,5 см | 4200 |
| Радиохирургическая деструкция новообразования кожи от 0,5×0,5×0,5 см до 1,5×1,5×1,5 см | 3000 |
| Рассечение уздечки языка | 1800 |
| Риносептопластика | 84000 |
| Увулопалатопластика (оперативное лечение храпа) | 48000 |
| Удаление боковых кист шеи | 42000 |
| Удаление боковых свищей шеи | 24000 |
| Удаление доброкачественных новообразований кожи с элементами пластики дефектов | 3000 |
| Удаление доброкачественных новообразований слизистой оболочки полости рта и носа | 1800 |
| Удаление доброкачественных новообразований слизистой оболочки полости рта с элементами пластики дефектов | 3000 |
| Удаление камня из протока слюнной железы | 8400 |
| Удаление мелких секвестров | 6000 |
| Удаление металлоконструкций после остеосинтеза | 18000 |
| Удаление предушных свищей шеи | 24000 |
| Удаление срединных кист шеи | 48000 |
| Цистотомия в полости рта | 3000 |
| Цистэктомия с гайморотомией | 30000 |
| Цистэктомия слизистой оболочки полости рта | 2400 |
| Эндоскопическое исследование гортани | 1500 |
| Взятие биопсийного материала | 1200 |
Антибиотики при ЛОР-заболеваниях: обзор эффективных средств
Антибиотики при ЛОР-заболеваниях облегчают состояние больного и устраняют причину, а именно убивают бактерии. Эти препараты не являются безобидными для человека, поэтому не всегда их применение оправдано.
Эти препараты не являются безобидными для человека, поэтому не всегда их применение оправдано.
Когда необходимы антибиотики?
В оториноларингологии антибиотики назначают при воспалительных заболеваниях ЛОР-органов, которые вызваны действием бактерий, если существует высокий риск развития осложнений.
Риниты и ларингиты чаще носят вирусную этиологию происхождения, а вот синуситы, ангины и отиты – бактериальную.
Антибиотики стоит принимать только если достоверно известно, что болезнь вызвана бактериями. Для борьбы с инфекциями и вирусами стоит принимать противовирусные средства.
Редко при простудных болезнях врач назначает лечение антибиотиками. Это допустимо лишь в тех случаях, когда иммунитет самостоятельно не может бороться с болезнетворными микроорганизмами.
При ЛОР-заболеваниях без антибиотиков не обойтись, если грипп или респираторная инфекция способствовала развитию гнойной ангины, острого бронхита и пневмонии.
Группы антибиотиков
Все антибактериальные препараты подразделяются на:
- Бактериостатические.
 Они останавливают размножение бактерий, но полностью микроорганизмы не уничтожают, эту функцию должна выполнять иммунная система.
Они останавливают размножение бактерий, но полностью микроорганизмы не уничтожают, эту функцию должна выполнять иммунная система. - Бактерицидные. Уничтожают бактерии.
Первая группа менее безобидная для организма.
Существуют следующие группы антибиотиков:
- Пенициллины. Принадлежат к классу β-лактамных антибиотиков. Вещество проникает внутрь клеток, помогает при скарлатине, ангине и пневмонии. К недостаткам можно отнести то, что пенициллин быстро выводится из организма.
- Цефалоспорины. Принадлежат к тому же классу, что и пенициллины. Существует 3 поколения цефалоспоринов. Для лечения ЛОР-болезней подходят препараты 1 поколения, а именно Цефалотин, Цефазолин и Цефалексин.
- Аминогликозиды. Это препараты широкого спектра действия. Они очень токсичны, но эффективны даже при туберкулезе. К ним принадлежат Мономицин, Стрептомицин и Гентамицин.
- Макролиды.
 Эта группа препаратов наиболее безопасна. Макролиды можно использовать на протяжении длительного времени, они разрешены для лечения детей раннего возраста, беременных и кормящих женщин, а также пациентов с аллергией на пенициллины и цефалоспорины. Наиболее популярны препараты – Эритромицин и Азитромицин.
Эта группа препаратов наиболее безопасна. Макролиды можно использовать на протяжении длительного времени, они разрешены для лечения детей раннего возраста, беременных и кормящих женщин, а также пациентов с аллергией на пенициллины и цефалоспорины. Наиболее популярны препараты – Эритромицин и Азитромицин. - Фторхинолоны. Это антибиотики широкого спектра действия, которые не имеют природного аналога. Существует 2 поколения. К первому принадлежит Офлоксацин и Ципрофлоксацин, ко второму – Левофлоксацин и Спарфлоксацин.
Назначать препарат должен только врач.
Антибиотики при ЛОР-заболеваниях для взрослых и детей
Антибактериальные препараты назначают при средних и тяжелых формах болезней ЛОР-органов, которые сопровождаются высокой температурой тела, болями в горле или в носовых пазухах.
Лечение у детей и взрослых проводится одинаковыми препаратами. Разница лишь в дозировке.
Лечение отита
Отит – воспаление уха. Тяжелые острые и хронические формы этой болезни лечатся антибиотиками, средние и легкие можно вылечить другими препаратами.
Тяжелые острые и хронические формы этой болезни лечатся антибиотиками, средние и легкие можно вылечить другими препаратами.
Наибольшую эффективность показали Амоксициллин или Цефуроксим аксетил. Эти средства нередко вызывают аллергическую реакцию, при аллергии можно использовать Азитромицин или Кларитромицин.
Лечение синусита
Синусит – это воспаление околоносовых пазух. Такая болезнь может иметь вирусную и бактериальную природу происхождения.
Лечение антибиотиками стоит начинать после обследования на наличие бактериальной флоры, если спустя 10 дней терапии обычными средствами улучшений не наблюдается.
Если болезнь проявляется слабой симптоматикой (заложенность носа, слизистые выделения из носовых ходов и незначительное повышение температуры тела), то, скорее всего, речь идет о вирусной, а не бактериальной инфекции. Антибиотики применять не целесообразно.
Антибактериальные препараты:
- Амоксиклав.

- Азитромицин.
- Амоксициллин.
- Цефатоксим.
- Меропенем.
- Имипенем.
Этими средствами можно лечить все формы синусита: гайморит, фронтит, сфеноидит и этмоидит. Вероятность развития побочных реакций минимальная, поэтому эти препараты можно использовать для детей. Курс лечения составляет 3-10 дней.
При лечении синуситов антибиотиками одновременно нужно применять средства для оттока содержимого из околоносовых пазух. В противном случае болезнь может приобрести хронический характер.
Лечение фарингита
Фарингит – это воспаление глотки, чаще имеет вирусное происхождение.
Препараты:
- Феноксиметилпенициллин.
- Амоксициллин.
- Амоксиклав.
- Аугментин.
- Бензилпенициллин.
- Азитромицин.
- Клиндамицин.
Курс лечения 7-14 дней.
Лечение ангины
Стрептококковый тонзиллит (ангину) следует лечить Амоксициллином, Клавуланатом, Пенициллином, Флемоксин солютабом, Амосином, Экобоом или Хиконцилом.
Нельзя лечить ангину сильнодействующими препаратами класса цефалоспоринов или фторхинолов.
Общие принципы использования
Принимать антибактериальные препараты нужно только после получения результатов обследования на бактериальную флору. Особенности употребления антибиотиков при лечении ЛОР-органов:
- Курс терапии составляет 7-10 дней, нельзя пропускать дни или время приема. Лечение должно быть полным, если до конца не долечиться, то возможны рецидивы.
- Если спустя 2 дня терапии антибиотиками эффекта нет, необходимо сменить препарат.
- Для детей стоит использовать антибиотики в форме порошка или таблеток.
- При возникновении побочных эффектов в виде аллергии или сильного расстройства пищеварения, нужно прекратить прием средства и обратиться к врачу.
- Длительность и схема лечения должна определяться отоларингологом, самолечение недопустимо.
Поскольку антибиотики при ЛОР-заболеванияхимеют много побочных эффектов, перед их применением нужно удостовериться в отсутствии аллергии на конкретный класс антибактериальных препаратов.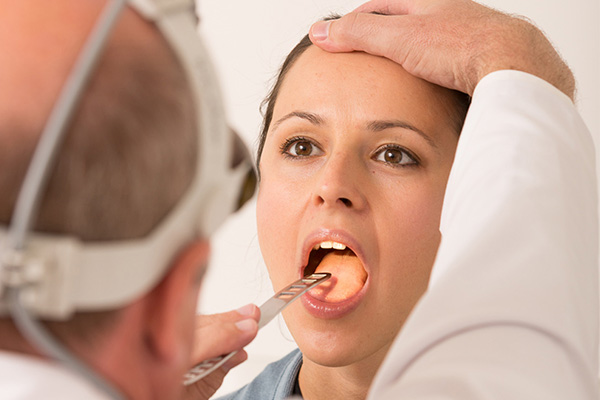
Противопоказания
Антибактериальные препараты убивают не только болезнетворные, но и полезные микроорганизмы. После курса лечения снижаются защитные силы организма, может нарушиться работа ЖКТ.
Влияние антибиотиков сильное, поэтому перед их применением нужно внимательно читать инструкцию и ни в коем случае не принимать эти препараты при наличии противопоказаний:
- беременность и кормление грудью,
- аллергические реакции,
- заболевания ЖКТ,
- холестатическая желтуха, гепатит и другие тяжелые болезни печени,
- почечная недостаточность.
Нельзя совмещать прием антибиотиков с алкоголем, а также препаратами, содержащими эрготамин и дигидроэрготамин.
Если простудные заболевания, которые сопровождаются сильной болью в горле, насморком и заложенностью носа не проходят после недельного курса лечения, то стоит говорить о присоединении бактериальной инфекции. Бактерии организм не в силах побороть, поэтому нужно пропить антибиотики.
Полезное видео о том, как лечатся самые распространенные ЛОР-заболевания
Новости о передовых методах лечения ЛОР-болезней
ЗАПИСЬ К ЛОР ВРАЧУ ОНЛАЙН
В Красноярске специалисты начали использовать новейшие технологии для лечения лор-патологий – холодноплазменную хирургию.
В прошлом году врачи-оториноларингологи клиники «Новая технология» при государственном медицинском университете им. профессора В. Ф. Войно-Ясенецкого провели показательное оперативное вмешательство с помощью изобретенных электродов, которые бескровно удаляют все новообразования в ухе, горле или носе. Медицина осваивает современный уровень!
«Холодный луч» – является эффективным методом удаления аденоидов, полипов, кист, фибром и других новообразований. Этот способ назвали холодноплазменной хирургией или коблация (холодное разрушение).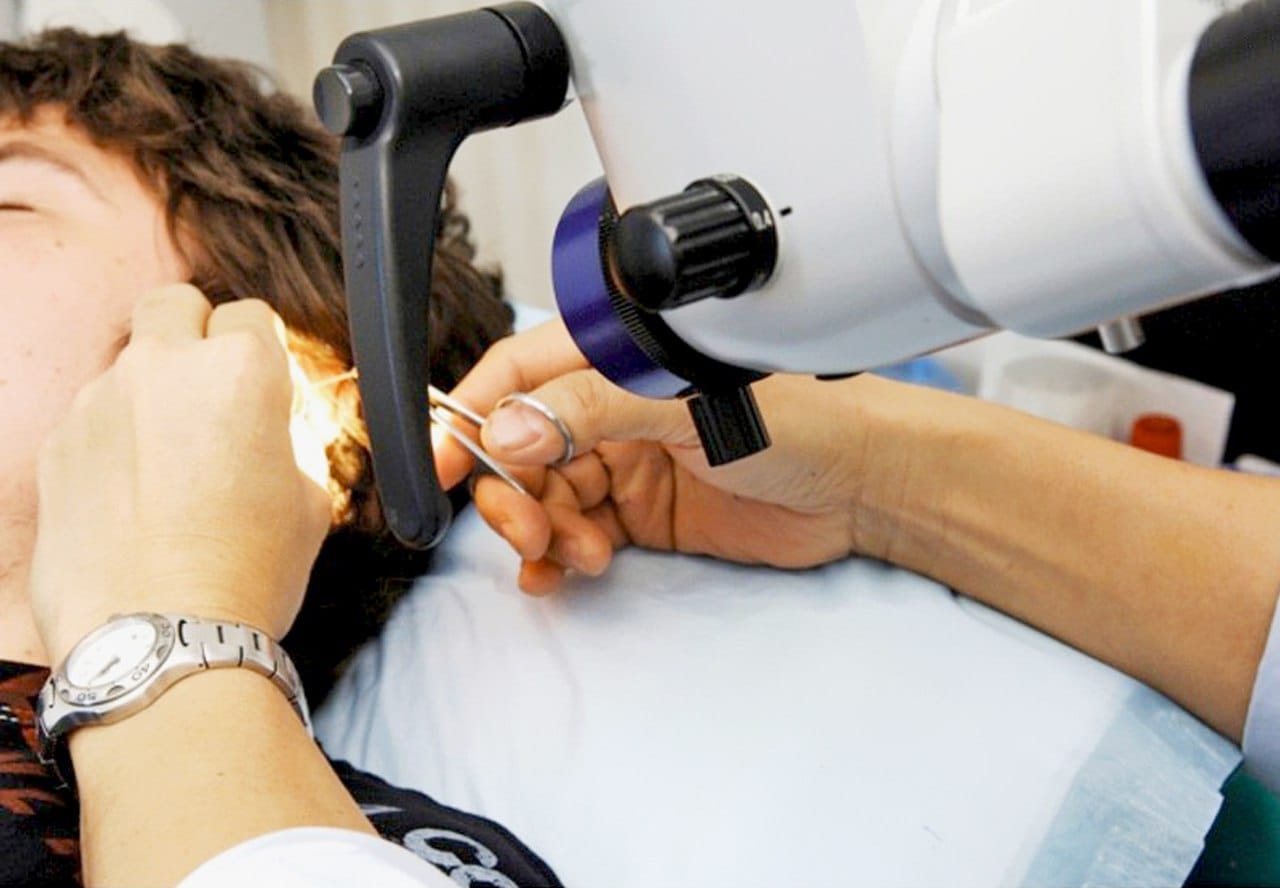 Современная разработка позволяет рассекать и удалять ткани без температурного воздействия на область проведения оперативного вмешательства. Такой подход улучшает самочувствие пациента в послеоперационном периоде.
Современная разработка позволяет рассекать и удалять ткани без температурного воздействия на область проведения оперативного вмешательства. Такой подход улучшает самочувствие пациента в послеоперационном периоде.
Специалисты клиники получили несколько разработанных электродов:
- Procise Max – позволяет бескровно удалять аденоиды у детей и взрослых.
- Procise EZ View Wand – для удаления любого инородного тела в гайморовых пазухах.
Оперативное вмешательство с применением этих разработок протекает без обильного кровотечения (холодный луч моментально запаивает поврежденные кровяные сосуды) и с меньшей продолжительность. Теперь на аденотомию уходит 7–10 минут. Меньшая продолжительность положительно влияет на операции, проводимые у детей. Ребенок может покинуть стационар уже через час после процедуры.
Отсутствие кровотечений позволяет избежать использование носовых тампонов, которые доставляют пациенту много дискомфорта и мешают дышать носом. Состояние пациента в послеоперационном периоде значительно улучшается и выздоровление наступает скорее. Пациент через 2–3 дня может вернуться к привычному образу жизни.
Состояние пациента в послеоперационном периоде значительно улучшается и выздоровление наступает скорее. Пациент через 2–3 дня может вернуться к привычному образу жизни.
Новое изобретение не является совершенным. Успех применения холодного луча зависит от нюансов патологии. Следует учитывать локализацию, размер новообразований и общее состояние пациента. Рекомендуется не затягивать с визитом к доктору (оториноларингологу), если были обнаружены незначительные нарушения функционирования уха, горла или носа. Следует ежегодно проходить плановый осмотр, пациентам с хроническими заболеваниями, не пренебрегать рекомендациями врача. Вовремя начатое лечение гарантирует успешный исход и минимум осложнений.
В заключение стоит отметить, что теперь можно не бояться оториноларингологического оперативного вмешательства – ведь любая операция пройдет быстро, без кровопотерь и осложнений. Длительного пребывания в стационаре больше не требуется, выписка происходит на следующий день.
Полезная информация
Осложнения после ЛОР заболеваний
Назад
Осложнения после ЛОР заболеваний могут привести к развитию широкого спектра заболеваний системного характера, в том числе поражение сердечно-сосудистой системы.
В структуре заболеваемости одно из ведущих мест на протяжении многих лет занимают болезни органов дыхания, в том числе воспалительные заболевания верхних дыхательных путей, распространенность которых в России постоянно увеличивается.
Известно, что ЛОР-органы относятся к первичным защитным барьерам и имеют основное значение в формировании ответных реакций организма человека при взаимодействии с внешней средой. Длительное воздействие неблагоприятных факторов на организм человека может служить источником формирования хронических очагов патологии в ЛОР-органах, что приводит к развитию широкого спектра заболеваний системного характера, в том числе поражение сердечно-сосудистой системы.
В тоже время сердечно-сосудистые заболевания являются основной причиной смерти во всем мире. Поэтому, с одной стороны, вероятность сочетания заболеваний ЛОР-органов и сердечно-сосудистой системы очень велика, а с другой стороны, сами ЛОР-заболевания приводят к развитию патологии сердечно-сосудистой системы.
Осложнения после ЛОР заболеваний могут привести к развитию широкого спектра заболеваний системного характера, в том числе поражение сердечно-сосудистой системы.
Когда показано обследования сердца?
Врачи нашей клиники осуществляют комплексный индивидуальный подход к каждому пациенту, что позволяет целостно оценить состояние пациента, выявить заболевания и их осложнения на ранних стадиях. С позиции доказательной медицины обследование сердечно-сосудистой системы необходимо при следующих заболеваниях ЛОР-органов (приказ Министерства Здравоохранения Российской Федерации от 12 ноября 2012 года № 905н):
Инфекционные заболевания
- Острая ангина (острый тонзиллит), паротонзиллярный абсцесс и хронический тонзиллит- инфекционные заболевания, вызываемые в большинстве случаев β-гемолитическим стрептококком группы А, реже стафилококком и другими микроорганизмами, а также вирусами и грибами, приводящее к воспалению компонентов лимфатического глоточного кольца.

При этом могут возникать осложнения заболевания как в раннем периоде – абсцессы глотки, менингит, медиастинит (воспаление средостения), сепсис (заражение крови), так и в позднем периоде с поражением сердца (острая ревматическая лихорадка), почек (гломерулонефрит) и суставов (артриты).
Домашние средства, причины, симптомы, лечение и диета
Содержание темы:
Реклама
Взаимодействие с другими людьми
ЛОР-система — это система уха, носа и горла. В организме человека эти системы взаимосвязаны. Это может показаться странным из-за разнообразия функций, которые выполняют эти системы. Однако именно их взаимосвязь помогает им выполнять эти функции. Например, у каждого уха есть мембрана, которая вибрирует в ответ на звуковые волны.Внутренняя сторона уха соединяется с носовой и ротовой полостями. Это обеспечивает выравнивание давления воздуха в слуховом проходе и за перепонкой. Без этого мембрана просто лопнет, если произойдет резкое повышение давления воздуха или внезапный взрыв звука.
Без этого мембрана просто лопнет, если произойдет резкое повышение давления воздуха или внезапный взрыв звука.
Носовой канал используется для дыхания. Он также выполняет различные функции, которые предотвращают попадание вредных веществ в воздух, которые попадают в слизь, присутствующую в этой области. Дыхание также связано с полостью рта.Воздух также можно вдыхать через рот. Это часто происходит, когда нос заложен слизью или когда человек тяжело дышит из-за физических нагрузок. Пазухи также включены в систему ЛОР, поскольку они связаны с системой ЛОР.
Горло — это область, где воздух и пища пересекаются. Воздух вдыхается через рот или нос и попадает в дыхательную трубу. Пища, потребляемая через рот, попадает в пищевую трубку. Горло также подвержено ряду различных инфекций и состояний.
Взаимосвязанность этих трех систем является причиной того, что их лечит один специалист. ЛОР-специалист — это тот, кто занимается проблемами, связанными с областями уха, носа и горла на теле, а также проблемами со слухом, дыханием и речью.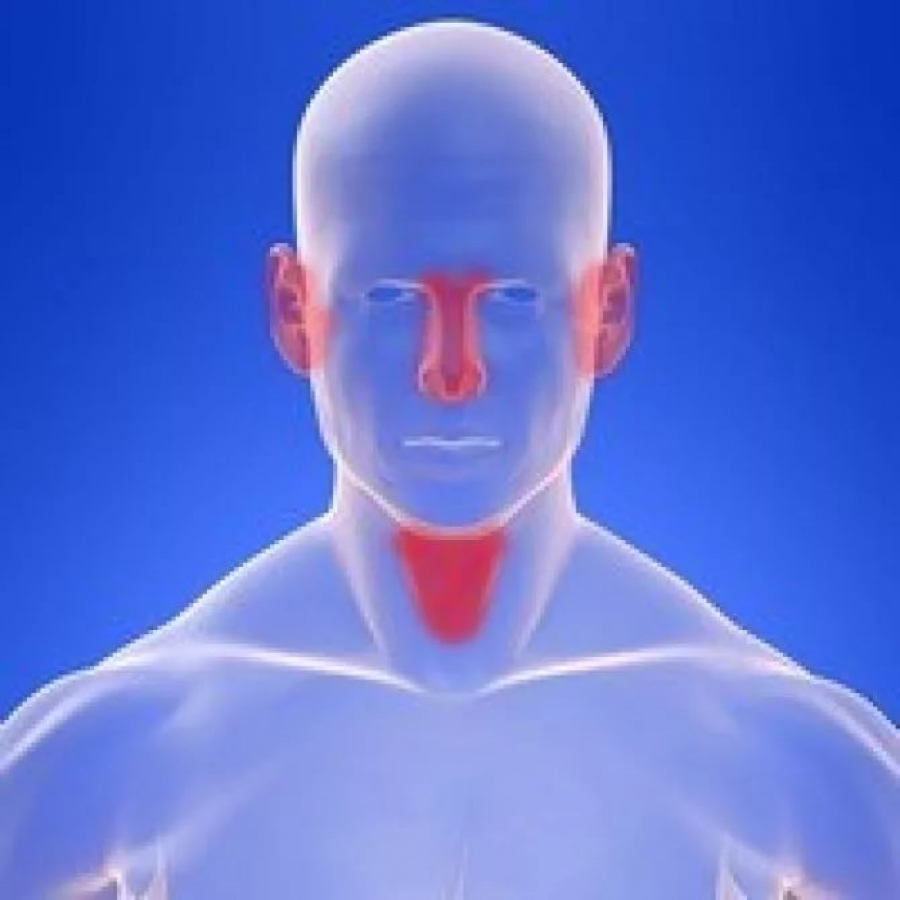 ЛОР-расстройство — это любое заболевание, которое поражает эти области тела.
ЛОР-расстройство — это любое заболевание, которое поражает эти области тела.
Симптомы ЛОР-расстройства
Симптомы, связанные с ЛОР-расстройствами, полностью зависят от пораженной области.Есть десятки заболеваний, которые могут повлиять на ЛОР-систему. У некоторых из них будут общие симптомы, а у других — свои уникальные симптомы. Наиболее частые симптомы ЛОР-расстройств включают боль в ушах, затрудненное дыхание, затрудненное дыхание, боль в горле, заложенность носа и головные боли. Когда мы говорим о головных болях, связанных с ЛОР-расстройством, головные боли обычно связаны с закупоркой пазух. Есть и другие типы головных болей, которые также могут быть вызваны не ЛОР-факторами.
Большинство ЛОР-расстройств вызывают симптомы, терпимые для человека.Это одна из причин, по которой людям часто нужно время, прежде чем обращаться за лечением от ЛОР-состояний. Следует отметить, что ЛОР-состояния могут быть вредными для человека в долгосрочной перспективе. Это особенно применимо к состояниям, связанным с инфекциями. Если инфекция повреждает структуры внутри уха, это может привести к потере слуха на всю жизнь. Потеря слуха также является одним из симптомов, связанных с ЛОР-проблемой. Воспаление слуховых проходов может ограничить передачу звука.Воспаление органов, связанных с ухом, также может вызвать потерю слуха. ЛОР-специалисты обычно оснащены устройствами, которые могут проверить слух человека.
Это особенно применимо к состояниям, связанным с инфекциями. Если инфекция повреждает структуры внутри уха, это может привести к потере слуха на всю жизнь. Потеря слуха также является одним из симптомов, связанных с ЛОР-проблемой. Воспаление слуховых проходов может ограничить передачу звука.Воспаление органов, связанных с ухом, также может вызвать потерю слуха. ЛОР-специалисты обычно оснащены устройствами, которые могут проверить слух человека.
Причины ЛОР-расстройства
Разнообразие ЛОР-расстройств означает, что нет одной конкретной причины, которой можно было бы объяснить эти состояния. Поэтому лучше всего разделить различные состояния, которые могут вызвать ЛОР-расстройства.
Инфекции — самая частая причина ЛОР-расстройств. Человеческое тело постоянно заражено различными инфекциями, передающимися по воздуху или через воду.Некоторые инфекции также могут передаваться в организм через контакт. Инфекции, передающиеся воздушно-капельным путем, являются наиболее вероятными инфекциями, вызывающими ЛОР-расстройства. Это потому, что рот и нос постоянно контактируют с воздухом, который проходит через эти области. Инфекция, передающаяся воздушно-капельным путем, обычно вызывает такие симптомы, как кашель и чихание. Люди, страдающие воздушно-капельными инфекциями, будут испытывать скопление слизи в носовых ходах и пазухах. Это способ организма улавливать инфекционные материалы, которые затем могут быть выведены из организма.Блокировка слизи может вызвать раздражение у человека. Люди, страдающие этим заболеванием, могут испытывать головные боли, боли в ушах и общее недомогание. Если инфекция более серьезна, человек может также страдать от лихорадки и болей в теле.
Это потому, что рот и нос постоянно контактируют с воздухом, который проходит через эти области. Инфекция, передающаяся воздушно-капельным путем, обычно вызывает такие симптомы, как кашель и чихание. Люди, страдающие воздушно-капельными инфекциями, будут испытывать скопление слизи в носовых ходах и пазухах. Это способ организма улавливать инфекционные материалы, которые затем могут быть выведены из организма.Блокировка слизи может вызвать раздражение у человека. Люди, страдающие этим заболеванием, могут испытывать головные боли, боли в ушах и общее недомогание. Если инфекция более серьезна, человек может также страдать от лихорадки и болей в теле.
ЛОР-расстройства могут также возникать при наличии структурных аномалий или закупорки одного из каналов. Этот тип состояния часто трудно диагностировать, и для его обнаружения может потребоваться тщательное сканирование. Также может быть структурное повреждение какой-либо части ЛОР-системы, вызывающей заболевание.Это обычное явление для людей, страдающих проблемами уха, включая потерю слуха. Воздействие слишком громких звуков, особенно внезапных взрывов звука, может вызвать структурные повреждения ушей.
Воздействие слишком громких звуков, особенно внезапных взрывов звука, может вызвать структурные повреждения ушей.
Есть также некоторые генетические аномалии, которые могут вызвать проблемы с ЛОР-системой. Это частая причина нарушения слуха. Генетический состав человека также может определять его или ее склонность к развитию проблем со здоровьем, связанных с ЛОР-системой. Это могло бы объяснить, почему некоторые люди более восприимчивы к ЛОР-расстройствам, а другие менее чувствительны в этом отношении.
Средства от ЛОР-расстройства
Как объяснено выше, существует множество различных состояний, которые могут повлиять на ЛОР-систему. Следовательно, нужно сначала понять состояние, прежде чем искать лекарство от него. Существует обычное домашнее средство, используемое для решения проблем со здоровьем, которые затрагивают нос, горло и даже уши. Это предполагает использование пара. Паровые ингаляции веками использовались как метод очистки закупоренных проходов в носу и пазухах. Это также может оказать положительное влияние на уши, поскольку может устранить любой дисбаланс давления, вызванный блокировкой воздушного потока через носовые проходы и пазухи. Во многих случаях используют паровые ингаляции с добавлением эфирных масел или трав в кипяченую воду. Это придает пару приятный и лечебный аромат. Вдыхание паром абсолютно безвредно, поэтому его следует использовать в случаях закупорки носовых пазух.
Это также может оказать положительное влияние на уши, поскольку может устранить любой дисбаланс давления, вызванный блокировкой воздушного потока через носовые проходы и пазухи. Во многих случаях используют паровые ингаляции с добавлением эфирных масел или трав в кипяченую воду. Это придает пару приятный и лечебный аромат. Вдыхание паром абсолютно безвредно, поэтому его следует использовать в случаях закупорки носовых пазух.
При ушных болях и инфекциях можно использовать теплое масло. Известно, что чесночное масло является противовоспалительным веществом. В пораженное ухо можно влить маленькими каплями теплое масло. Эту процедуру нельзя проводить, если масло слишком горячее, чтобы его можно было касаться. Ушные капли часто используются, если кто-то ищет медицинский вариант вместо домашнего средства.
В некоторых случаях традиционные методы лечения являются лучшим вариантом для лечения ЛОР-заболеваний. Это особенно актуально, когда есть толстый засор, который нужно поливать вручную. Обычно это происходит, когда уши закупорены излишками воска или когда носовые пазухи забиты излишками слизи. Этот процесс будет проводиться в клинике квалифицированными медицинскими специалистами. Инфекции горла являются одними из самых распространенных, и, поскольку они очень распространены и часто возникают, лучше всего лечить их домашними средствами. Полоскание горла соленой водой поможет избавиться от любого раздражающего вещества из горла. Полоскание горла соленой водой также помогает успокоить воспаление миндалин. Миндалины действуют как барьер, предотвращающий попадание инфекций в дыхательные пути или пищевод.Можно также употреблять теплые травяные напитки, такие как зеленый чай, чтобы успокоить раздраженное горло. В этом случае можно использовать перец и другие приправы. Естественно, существуют медицинские варианты лечения этих заболеваний, которые можно использовать под руководством квалифицированного врача.
Обычно это происходит, когда уши закупорены излишками воска или когда носовые пазухи забиты излишками слизи. Этот процесс будет проводиться в клинике квалифицированными медицинскими специалистами. Инфекции горла являются одними из самых распространенных, и, поскольку они очень распространены и часто возникают, лучше всего лечить их домашними средствами. Полоскание горла соленой водой поможет избавиться от любого раздражающего вещества из горла. Полоскание горла соленой водой также помогает успокоить воспаление миндалин. Миндалины действуют как барьер, предотвращающий попадание инфекций в дыхательные пути или пищевод.Можно также употреблять теплые травяные напитки, такие как зеленый чай, чтобы успокоить раздраженное горло. В этом случае можно использовать перец и другие приправы. Естественно, существуют медицинские варианты лечения этих заболеваний, которые можно использовать под руководством квалифицированного врача.
Диета при ЛОР-расстройстве
Таким образом, не существует никаких диетических ограничений для лиц, страдающих ЛОР-расстройством. Можно сказать, что в таких ситуациях полезно употребление горячих супов и напитков, но это может варьироваться от человека к человеку.ЛОР-расстройства, вызывающие раздражение или болезненность горла, могут вызывать значительные затруднения при приеме пищи, и в таких ситуациях также рекомендуется ограничить свой рацион мягкой пищей и супами, бульонами или травяными чаями. Избегайте продуктов, которые усугубят проблему, например острой, хрустящей или жирной пищи, а также очень холодных продуктов, таких как мороженое.
Можно сказать, что в таких ситуациях полезно употребление горячих супов и напитков, но это может варьироваться от человека к человеку.ЛОР-расстройства, вызывающие раздражение или болезненность горла, могут вызывать значительные затруднения при приеме пищи, и в таких ситуациях также рекомендуется ограничить свой рацион мягкой пищей и супами, бульонами или травяными чаями. Избегайте продуктов, которые усугубят проблему, например острой, хрустящей или жирной пищи, а также очень холодных продуктов, таких как мороженое.
Всегда полезно придерживаться здоровой, сбалансированной диеты, богатой витаминами и минералами. Это может быть полезно для общего состояния здоровья человека, что облегчит ему или ей выздоровление от проблем, связанных с инфекцией, которые влияют на ЛОР-систему.Однако это общая рекомендация для здоровья, а не та, которая напрямую влияет на прогрессирование или выздоровление ЛОР-расстройств.
Рекомендации по лечению ЛОР-заболеваний
Пациентам, страдающим ЛОР-расстройствами, не следует ждать, пока проблема станет серьезной. Очень часто мы склонны игнорировать эти проблемы, пока они не достигнут стадии, когда человек испытывает значительный дискомфорт. ЛОР-расстройства обычно довольно легко разрешаются, когда состояние находится на ранней стадии.Особенно это касается тех состояний, которые предполагают развитие закупорки. Поэтому следует посещать ЛОР-специалиста для консультации при возникновении некоторого дискомфорта или отклонения от нормы.
Очень часто мы склонны игнорировать эти проблемы, пока они не достигнут стадии, когда человек испытывает значительный дискомфорт. ЛОР-расстройства обычно довольно легко разрешаются, когда состояние находится на ранней стадии.Особенно это касается тех состояний, которые предполагают развитие закупорки. Поэтому следует посещать ЛОР-специалиста для консультации при возникновении некоторого дискомфорта или отклонения от нормы.
Взаимодействие с другими людьми
Лечение ЛОР-расстройств — дополнительная информация
ЛОР-расстройство — Часто задаваемые вопросы
Что такое болезнь Меньера? — Диагностика и лечение
Что такое болезнь Меньера?
Болезнь Меньера — это заболевание внутреннего уха, вызывающее сильное головокружение (головокружение), звон в ушах (тиннитус), потерю слуха и чувство заложенности или заложенности уха.Болезнь Меньера обычно поражает только одно ухо.
Приступы головокружения могут возникнуть внезапно или после короткого периода шума в ушах или нарушения слуха. У некоторых людей будут единичные приступы головокружения, разделенные длительными периодами времени. Другие могут испытывать множество приступов ближе друг к другу в течение нескольких дней. У некоторых людей с болезнью Меньера головокружение настолько сильное, что они теряют равновесие и падают. Эти эпизоды называются «дроп-атаками».
У некоторых людей будут единичные приступы головокружения, разделенные длительными периодами времени. Другие могут испытывать множество приступов ближе друг к другу в течение нескольких дней. У некоторых людей с болезнью Меньера головокружение настолько сильное, что они теряют равновесие и падают. Эти эпизоды называются «дроп-атаками».
Болезнь Меньера может развиться в любом возрасте, но чаще встречается у взрослых в возрасте от 40 до 60 лет.По оценкам Национального института глухоты и других коммуникативных расстройств (NIDCD), примерно у 615 000 человек в Соединенных Штатах в настоящее время диагностируется болезнь Меньера и что ежегодно диагностируется 45 500 новых случаев.
Что вызывает симптомы болезни Меньера?
Лабиринт относительно уха
Лабиринт состоит из полукружных каналов, отолитовых органов (т. Е. Матрикса и мешочка) и улитки.Внутри их стенок (костный лабиринт) находятся тонкие податливые трубки и мешочки (перепончатый лабиринт), заполненные эндолимфой.
Кредит: NIH / NIDCD
Симптомы болезни Меньера вызваны скоплением жидкости в отделах внутреннего уха, называемых лабиринтом. В лабиринте находятся органы равновесия (полукружные каналы и отолитические органы) и слуха (улитка). Он состоит из двух частей: костного лабиринта и перепончатого лабиринта. Перепончатый лабиринт заполнен жидкостью, называемой эндолимфой, которая в органах равновесия стимулирует рецепторы при движении тела.Затем рецепторы посылают в мозг сигналы о положении и движении тела. В улитке жидкость сжимается в ответ на звуковые колебания, которые стимулируют сенсорные клетки, посылающие сигналы в мозг.
При болезни Меньера накопление эндолимфы в лабиринте нарушает нормальный баланс и слуховые сигналы между внутренним ухом и мозгом. Эта аномалия вызывает головокружение и другие симптомы болезни Меньера.
Почему люди заболевают болезнью Меньера?
Существует множество теорий о том, что может вызвать болезнь Меньера, но однозначных ответов нет. Некоторые исследователи считают, что болезнь Меньера является результатом сужения кровеносных сосудов, аналогичных тем, которые вызывают мигрени. Другие считают, что болезнь Меньера может быть следствием вирусных инфекций, аллергии или аутоиммунных реакций. Поскольку болезнь Меньера, по-видимому, передается по наследству, она также может быть результатом генетических вариаций, вызывающих нарушения в объеме или регуляции эндолимфальной жидкости.
Некоторые исследователи считают, что болезнь Меньера является результатом сужения кровеносных сосудов, аналогичных тем, которые вызывают мигрени. Другие считают, что болезнь Меньера может быть следствием вирусных инфекций, аллергии или аутоиммунных реакций. Поскольку болезнь Меньера, по-видимому, передается по наследству, она также может быть результатом генетических вариаций, вызывающих нарушения в объеме или регуляции эндолимфальной жидкости.
Как врач диагностирует болезнь Меньера?
Болезнь Меньера чаще всего диагностируется и лечится отоларингологом (обычно называемым врачом по уху, носу и горлу, или ЛОР).Однако не существует однозначного теста или единственного симптома, который врач мог бы использовать для постановки диагноза. Диагноз основывается на вашей истории болезни и наличии:
- Два или более эпизода головокружения продолжительностью не менее 20 минут каждый
- Тиннитус
- Временная потеря слуха
- Ощущение заложенности в ухе
Некоторые врачи проводят проверку слуха, чтобы определить степень потери слуха, вызванной болезнью Меньера. Чтобы исключить другие заболевания, врач также может запросить магнитно-резонансную томографию (МРТ) или компьютерную томографию (КТ) мозга.
Чтобы исключить другие заболевания, врач также может запросить магнитно-резонансную томографию (МРТ) или компьютерную томографию (КТ) мозга.
Как лечится болезнь Меньера?
Болезнь Меньера пока не поддается лечению, но ваш врач может порекомендовать вам некоторые из перечисленных ниже методов лечения, которые помогут вам справиться с этим заболеванием.
- Лекарства. Головокружение — самый тяжелый симптом приступа болезни Меньера. Рецептурные препараты, такие как меклизин, диазепам, гликопирролат и лоразепам, могут помочь уменьшить головокружение и сократить приступ.
- Ограничение соли и мочегонные средства. Ограничение потребления соли и прием мочегонных средств (водяных таблеток) помогает некоторым людям контролировать головокружение за счет уменьшения количества жидкости, удерживаемой организмом, что может помочь снизить объем жидкости и давление во внутреннем ухе.
- Другие изменения в питании и поведении.
 Некоторые люди утверждают, что кофеин, шоколад и алкоголь ухудшают их симптомы, и либо избегают, либо ограничивают их в своем рационе. Отказ от курения также может помочь уменьшить симптомы.
Некоторые люди утверждают, что кофеин, шоколад и алкоголь ухудшают их симптомы, и либо избегают, либо ограничивают их в своем рационе. Отказ от курения также может помочь уменьшить симптомы. - Когнитивная терапия. Когнитивная терапия — это тип разговорной терапии, которая помогает людям сосредоточиться на том, как они интерпретируют жизненный опыт и реагируют на него.Некоторые люди считают, что когнитивная терапия помогает им лучше справляться с неожиданным характером приступов и снижает их беспокойство по поводу будущих приступов.
- Инъекции. Введение антибиотика гентамицина в среднее ухо помогает контролировать головокружение, но значительно повышает риск потери слуха, поскольку гентамицин может повредить микроскопические волосковые клетки во внутреннем ухе, которые помогают нам слышать. Некоторые врачи вместо этого вводят кортикостероиды, которые часто помогают уменьшить головокружение и не имеют риска потери слуха.

- Обработка импульсом давления. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) недавно одобрило устройство для лечения болезни Меньера, которое вставляется в наружное ухо и подает прерывистые импульсы давления воздуха в среднее ухо. Импульсы давления воздуха воздействуют на жидкость эндолимфы, предотвращая головокружение.
Расположение эндолимфатического мешка
Кредит: NIH / NIDCD
- Хирургия. Операция может быть рекомендована, если все другие методы лечения не помогли уменьшить головокружение.Некоторые хирургические процедуры выполняются на эндолимфатическом мешке для его декомпрессии. Другая возможная операция — перерезание вестибулярного нерва, хотя это происходит реже.
- Альтернативная медицина. Хотя ученые изучили использование некоторых альтернативных медицинских методов лечения болезни Меньера, до сих пор нет доказательств, подтверждающих эффективность таких методов лечения, как иглоукалывание или акупрессура, тай-чи или травяных добавок, таких как гингко билоба, ниацин или корень имбиря.
 .Обязательно сообщите своему врачу, если вы используете альтернативные методы лечения, поскольку они иногда могут повлиять на эффективность или безопасность обычных лекарств.
.Обязательно сообщите своему врачу, если вы используете альтернативные методы лечения, поскольку они иногда могут повлиять на эффективность или безопасность обычных лекарств.
Каковы перспективы пациента с болезнью Меньера?
По оценкам ученых, шесть из 10 человек либо поправляются самостоятельно, либо могут контролировать головокружение с помощью диеты, лекарств или устройств. Однако небольшая группа людей с болезнью Меньера получит облегчение только после хирургического вмешательства.
Какие исследования болезни Меньера проводятся?
Изучение биологических механизмов внутреннего уха, вызывающих болезнь Меньера, поможет ученым в разработке профилактических стратегий и более эффективных методов лечения.NIDCD поддерживает научные исследования по всей стране:
- Определение наиболее эффективной дозы гентамицина с наименьшим риском потери слуха.
- Разработка ушного вкладыша, в котором используется программируемый микрожидкостный насос (размером с компьютерный чип) для точной доставки лекарств, снимающих головокружение, во внутреннее ухо.

- Изучение взаимосвязи между объемом эндолимфы и функцией внутреннего уха, чтобы определить, сколько эндолимфы «слишком много».Исследователи надеются разработать методы управления жидкостями внутреннего уха и методы лечения, которые могли бы снизить объем эндолимфы и уменьшить или устранить головокружение.
Где я могу найти дополнительную информацию о болезни Меньера?
NIDCD ведет справочник организаций, которые могут ответить на вопросы и предоставить печатную или электронную информацию о Меньере. См. Список организаций на сайте www.nidcd.nih.gov/directory.
Используйте следующие ключевые слова, чтобы помочь вам найти организации, которые могут ответить на вопросы и предоставить печатную или электронную информацию о болезни Меньера:
Информационный центр NIDCD
1 Communication Avenue
Bethesda, MD 20892-3456
Бесплатная голосовая связь: (800) 241-1044
Бесплатная линия TTY: (800) 241-1055
Электронная почта: nidcdinfo @ nidcd. nih.gov
nih.gov
Публикация NIH № 10–3404
Июль 2010 г.
Язвенная болезнь: лечение, симптомы, причины, профилактика
Что такое язвенная болезнь?
Язвенная болезнь — это заболевание, при котором на слизистой оболочке желудка или в первой части тонкой кишки (двенадцатиперстной кишки) образуются болезненные язвы или язвы. Обычно толстый слой слизи защищает слизистую оболочку желудка от воздействия его пищеварительных соков. Но многие вещи могут уменьшить этот защитный слой, позволяя желудочной кислоте повредить ткани.
У кого больше шансов получить язву?
У каждого десятого человека развивается язва. Факторы риска, повышающие вероятность возникновения язв, включают:
- Частое использование нестероидных противовоспалительных средств (НПВП), группы распространенных болеутоляющих средств, в которую входит ибупрофен (Адвил® или Мотрин®).
- Семейная история язв.
- Заболевание, такое как болезнь печени, почек или легких.

- Регулярно употребляет алкоголь.
- Курение.
Что вызывает язвы?
Раньше люди думали, что стресс или определенные продукты могут вызвать язву.Но исследователи не нашли никаких доказательств в поддержку этих теорий. Вместо этого исследования выявили две основные причины язв:
H. pylori бактерии
H. pylori обычно поражает желудок. Около 50% населения мира инфицировано инфекцией H. pylori , часто без каких-либо симптомов. Исследователи полагают, что люди могут передавать H. pylori от человека к человеку, особенно в детстве.
Модель H.pylori бактерии прилипают к слою слизи в пищеварительном тракте и вызывают воспаление (раздражение), которое может привести к разрушению этой защитной оболочки. Это нарушение является проблемой, потому что в вашем желудке содержится сильная кислота, предназначенная для переваривания пищи. Без защитного слоя слизи кислота может разъедать ткани желудка.
Однако для большинства людей присутствие H. pylori не оказывает отрицательного воздействия. Только у 10-15% людей с H. pylori развиваются язвы.
Обезболивающие
Другой важной причиной язвенной болезни является прием НПВП, группы лекарств, используемых для облегчения боли. НПВП могут разрушать слизистый слой пищеварительного тракта. Эти лекарства могут вызывать образование пептических язв:
- Аспирин (даже со специальным покрытием).
- Напроксен (Aleve®, Anaprox®, Naprosyn® и другие).
- Ибупрофен (Мотрин®, Адвил®, Мидол® и другие).
- НПВП, отпускаемые по рецепту (Celebrex®, Cambia® и другие).
Ацетаминофен (Тайленол®) не является НПВП и не причинит вреда вашему желудку. Людям, которые не могут принимать НПВП, часто рекомендуют принимать ацетаминофен.
Не у всех, кто принимает НПВП, развиваются язвы. Использование НПВП в сочетании с инфекцией H. pylori потенциально наиболее опасно. Люди, у которых есть H. pylori и которые часто принимают НПВП, с большей вероятностью имеют повреждение слизистого слоя, и их повреждение может быть более серьезным. Язвы из-за приема НПВП также увеличиваются, если вы:
- Принимайте большие дозы НПВП.
- Возраст 70 лет и старше.
- Женский.
- Принимайте кортикостероиды (лекарства, которые врач может назначить от астмы, артрита или волчанки) одновременно с приемом НПВП.
- Принимайте НПВП непрерывно в течение длительного времени.
- Язвенная болезнь в анамнезе.
Редкие причины
Язвенная болезнь нечасто вызывается другими ситуациями. Язвы могут развиться после:
- Тяжело заболел различными инфекциями или заболеваниями.
- Операция.
- Прием других лекарств, например стероидов.
Язвенная болезнь также может возникнуть при редком заболевании, которое называется синдромом Золлингера-Эллисона (гастринома). Это состояние формирует опухоль из клеток, вырабатывающих кислоту, в пищеварительном тракте. Эти опухоли могут быть злокачественными или доброкачественными. Клетки производят чрезмерное количество кислоты, которая повреждает ткани желудка.
Может ли кофе и острая пища вызывать язвы?
Распространено заблуждение, что кофе и острая пища могут вызывать язвы.В прошлом вы, возможно, слышали, что людям с язвой следует придерживаться мягкой диеты. Но теперь мы знаем, что если у вас язва, вы все равно можете наслаждаться любой пищей, которую выберете, если она не усугубит ваши симптомы.
Какие симптомы язвы?
У некоторых людей с язвой нет никаких симптомов. Но признаки язвы могут включать:
- Грызущая или жгучая боль в среднем или верхнем отделе желудка между приемами пищи или ночью.
- Боль, которая временно исчезает, если вы что-нибудь съедите или примете антацид.
- Вздутие живота.
- Изжога.
- Тошнота или рвота.
В тяжелых случаях симптомы могут включать:
- Стул темный или черный (из-за кровотечения).
- Рвота.
- Похудание.
- Сильная боль в средней и верхней частях живота.
Далее: Диагностика и тесты
Последний раз проверял медицинский работник Cleveland Clinic 22.06.2020.
Список литературы
- Джулия Фашнер, доктор медицины, и Альфред К. Гиту, доктор медицины. Диагностика и лечение язвенной болезни и инфекции H. pylori . Американский семейный врач. 2015; 91 (4): 236-242. Дата обращения 24.06.2020.
- Американский колледж гастроэнтерологии. Язвенная болезнь. Дата обращения 24.06.2020.
- Perry S, Sanchez Md, Yang S и др.Гастроэнтерит и передача инфекции Helicobacter pylori в домашних условиях. Возникающие инфекционные заболевания. 2006; 12 (11): 1701-1708. Дата обращения 24.06.2020.
- Национальный институт диабета, болезней органов пищеварения и почек. Определение и факты о пептических язвах (язве желудка). Дата обращения 24.06.2020.
- Шимамото Т., Ямамичи Н., Кодашима С. и др. Отсутствие ассоциации употребления кофе с язвой желудка, двенадцатиперстной кишки, рефлюкс-эзофагитом и неэрозивным рефлюксным заболеванием: перекрестное исследование 8013 здоровых людей в Японии.2013; 8 (6): e65996. Дата обращения 24.06.2020.
Получите полезную, полезную и актуальную информацию о здоровье и благополучии
е Новости
Клиника Кливленда — некоммерческий академический медицинский центр.Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic.
Политика
Болезнь Меньера — ЛОР-здоровье
Хотя болезнь Меньера неизлечима, приступы головокружения можно контролировать почти во всех случаях. Варианты лечения включают:
- Диета с низким содержанием соли и мочегонные средства (водные таблетки)
- Лекарства от головокружения (используются для купирования острых приступов)
- Внутрибольничная инъекция дексаметазоном или гентамицином
- Операция
Ваш ЛОР (ухо , нос и горло), или отоларинголог, поможет вам выбрать лечение, которое лучше всего подходит для вас, поскольку у каждого из них есть свои преимущества и недостатки.У многих людей тщательный контроль соли в рационе и использование лекарств, которые помогают высвободить лишнюю жидкость, могут хорошо контролировать симптомы.
Лечение направлено на сохранение работающих частей внутреннего уха и удаление частей, которые необратимо повреждены.
Интратимпанальные инъекции вводят лекарство через барабанную перепонку в пространство среднего уха, где находятся кости уха. Это лечение проводится в кабинете вашего ЛОР-специалиста один или несколько раз. Один из видов лекарств, гентамицин, облегчает головокружение, но может усилить потерю слуха и ухудшить общий баланс.Кортикостероиды не вызывают потери слуха, но менее эффективны при приступах головокружения.
Хирургия
Хирургия требуется лишь небольшому меньшинству пациентов с болезнью Меньера. Если приступы головокружения не контролируются консервативными методами и приводят к потере трудоспособности, может быть рекомендовано хирургическое вмешательство.
Лабриринтэктомия и рассечение восьмого нерва — это процедуры, при которых нарушается равновесие и слуховой механизм внутреннего уха с одной стороны. Это считается, когда у пациента с болезнью Меньера плохой слух в пораженном ухе.Лабриринтэктомия и рассечение восьмого нерва дают самые высокие показатели контроля приступов головокружения.
Что мне делать, если у меня приступ болезни Меньера?
Лягте ровно и неподвижно и сосредоточьтесь на неподвижном объекте. Вы можете даже заснуть, лежа, и почувствовать себя лучше, когда проснетесь.
Примите вестибулярные супрессивные средства, включая меклизин, успокаивающие внутреннее ухо.
Чтобы предотвратить приступ, избегайте стресса и чрезмерного употребления соли, кофеина, курения и алкоголя.Регулярно спите и правильно питайтесь. Сохраняйте физическую активность, но избегайте чрезмерной усталости. О других вариантах лечения проконсультируйтесь со своим ЛОР-специалистом.
Лечение болезни Лайма | LymeDisease.org
Два стандарта помощи при лечении болезни Лайма
В науке, медицине и государственной политике существуют серьезные разногласия по поводу болезни Лайма. Два медицинских общества придерживаются совершенно разных взглядов на лучший подход к диагностике и лечению болезни Лайма. Конфликт затрудняет постановку правильного диагноза и лечение пациентов.
Одно медицинское общество, Американское общество инфекционных болезней (IDSA), считает, что болезнь Лайма «трудно вылечить и легко вылечить» с помощью короткого курса антибиотиков. IDSA утверждает, что спирохетальная инфекция не может сохраняться в организме после короткого курса антибиотиков. Группа также отрицает существование хронической болезни Лайма.
Напротив, Международное общество Лайма и ассоциированных болезней (ILADS) считает, что болезнь Лайма часто трудно диагностировать и лечить, что приводит к стойкой инфекции у многих пациентов.ILADS рекомендует индивидуальное лечение в зависимости от тяжести симптомов, наличия клещевых коинфекций и реакции пациента на лечение.
LDo считает, что пациенты и их врачи должны принимать решения о лечении болезни Лайма вместе. Это требует, чтобы пациенты получали достаточную информацию о рисках и преимуществах различных вариантов лечения. Затем пациент и поставщик медицинских услуг могут совместно принять обоснованное решение, основанное на обстоятельствах, убеждениях и предпочтениях пациента.
LDo одобряет рекомендации ILADS, которые позволяют врачам проявлять больше клинической свободы действий и предоставляют пациентам больше вариантов лечения. Врач обязан рассказать пациентам о различных вариантах лечения, чтобы пациенты могли сделать осознанный выбор.
Раннее лечение болезни Лайма
Врачи ILADS, вероятно, порекомендуют пациентам более агрессивное и длительное лечение антибиотиками. Они могут, например, лечить укусы клещей «высокого риска», когда клещ прибыл из эндемичной области, был прикреплен долгое время и был удален неправильно.Они могут лечить сыпь Лайма в течение более длительного периода времени, чем рекомендует IDSA, чтобы болезнь не прогрессировала. Они вряд ли откажутся от лечения до получения результатов лабораторных исследований.
Лечение поздней или хронической болезни Лайма
Эксперты сходятся во мнении, что чем раньше вас начнут лечить, тем лучше, поскольку раннее лечение часто бывает успешным. К сожалению, у значительной части пациентов, получающих краткосрочное лечение антибиотиками, по-прежнему наблюдаются серьезные симптомы. Качество жизни пациентов с хронической болезнью Лайма похоже на качество жизни пациентов с застойной сердечной недостаточностью.Врачи не пришли к единому мнению о причине этих продолжающихся симптомов. Основная причина этих дебатов — ошибочные диагностические тесты. В настоящее время не существует теста, который может определить, есть ли у пациента активная инфекция или инфекция была ликвидирована лечением.
IDSA считает, что симптомы болезни Лайма после лечения представляют собой, возможно, аутоиммунный «постлаймский синдром», который не реагирует на антибиотики. IDSA по существу рассматривает болезнь Лайма как острую инфекцию, такую как ангина, которую можно лечить коротким курсом антибиотиков.Руководствам IDSA уже восемь лет, и они не отражают новейшие научные достижения.
Врачи ILADS считают, что продолжающиеся симптомы, вероятно, отражают активную инфекцию, которую следует лечить, пока симптомы не исчезнут. Эти врачи используют подходы к лечению хронических инфекций, таких как туберкулез, включая комбинацию лекарств и более длительную продолжительность лечения. Рекомендации ILADS были недавно обновлены на основе тщательного обзора медицинской литературы.
Не установлены идеальные антибиотики, способ применения и продолжительность лечения стойкой болезни Лайма.Ни один антибиотик или комбинация антибиотиков, по-видимому, не способны полностью искоренить инфекцию, и сообщается о неудачах лечения или рецидивах при всех существующих схемах, хотя они менее распространены при раннем агрессивном лечении.
Любое лечение сопряжено с риском. Хотя профиль безопасности антибиотиков, как правило, довольно хорош, только пациент (после консультации со своим врачом) может определить, перевешивают ли риски потенциальные преимущества любого лечения.
Врач ILADS может рассмотреть возможность коинфекции, передаваемой клещами, особенно если пациент не реагирует на лечение или у него рецидивы после его прекращения. Другими факторами, которые следует учитывать, являются иммунная дисфункция, вызванная Лаймом; тихие оппортунистические инфекции, вызванные иммунной дисфункцией; гормональный дисбаланс, вызванный Лаймом; и другие осложнения.
Рекомендации при лечении Лайма
Антибиотики могут уничтожить полезную кишечную флору, что приводит к большому количеству дополнительных проблем со здоровьем.Во время приема антибиотиков важно принимать пробиотики, чтобы поддерживать здоровый баланс кишечных бактерий. Кроме того, антибиотики могут взаимодействовать с другими лекарствами, добавками или пищей. На веб-сайте MedLinePlus Национального института здоровья представлена информация о лекарственных взаимодействиях.
Лечение, симптомы, стадии и диета
Болезнь Меньера — это заболевание, вызывающее головокружение, шум в ушах и прогрессирующую глухоту. Лекарства нет, но некоторые методы лечения могут облегчить симптомы.
По данным Национального института глухоты и других коммуникативных расстройств (NIDCD), примерно 615 000 человек в США страдают болезнью Меньера.Он может развиться в любом возрасте, но чаще всего появляется в возрасте от 40 до 60 лет. В большинстве случаев поражается только одно ухо.
В этой статье мы объясняем симптомы, причины и триггеры болезни Меньера, а также естественные и традиционные методы лечения. Мы также рекомендуем изменения в питании, которые могут помочь человеку уменьшить симптомы.
Поделиться на PinterestСуществует множество вариантов лечения, которые могут облегчить симптомы болезни Меньера.
Хотя лекарства неизлечимо, лечение может помочь справиться с некоторыми симптомами.
Изменение образа жизни
Болезнь Меньера связана со стрессом и тревогой. Однако неясно, вызывают ли стресс и тревога симптомы болезни Меньера или болезнь приводит к стрессу и тревоге.
В любом случае, управление стрессом и тревогой может помочь уменьшить интенсивность симптомов. Люди могут обнаружить, что йога, медитация, тай-чи или внимательность помогают им расслабиться.
Исследования показывают, что существует связь между курением и тиннитусом, поэтому отказ от курения может помочь уменьшить этот симптом.
Лекарства от головокружения
Врачи могут рекомендовать различные типы лекарств от головокружения. Варианты включают:
- Лекарства от укачивания: Эти лекарства включают меклизин (Antivert) и диазепам (Valium). Они могут помочь с ощущением вращения, которое вызывает головокружение, а также с тошнотой и рвотой.
- Лекарства от тошноты: Прохлорперазин (компазин) — эффективное лекарство от тошноты во время приступа головокружения.
- Диуретики: Эти препараты уменьшают задержку жидкости в организме. При болезни Меньера врачи могут назначить комбинацию триамтерена и гидрохлоротиазида (диазид или максзид).
Уменьшение количества жидкости, удерживаемой организмом, может улучшить объем жидкости и давление во внутреннем ухе. В результате может уменьшиться тяжесть и частота симптомов.
Инъекции в среднее ухо
Врачи могут вводить некоторые лекарства в среднее ухо для облегчения симптомов головокружения.
Эти препараты включают антибиотик гентамицин (гарамицин) и стероиды, такие как дексаметазон (декадрон).
Хирургия
Хирургия может быть вариантом для людей с болезнью Меньера, если другие методы лечения не были эффективными или если симптомы серьезны. Хирургические варианты включают:
- Декомпрессия эндолимфатического мешка: Хирург удаляет небольшой участок кости вокруг эндолимфатического мешка. Эта мембрана во внутреннем ухе помогает контролировать давление воды в ухе.Если он не работает должным образом, это может способствовать головокружению.
- Лабиринтэктомия: Хирург удаляет часть внутреннего уха.
- Отделение вестибулярного нерва: Хирург перерезает вестибулярный нерв.
- Вестибулярная реабилитационная терапия: Люди могут испытывать нарушения равновесия между приступами головокружения. Медицинский работник может проинструктировать их об упражнениях и действиях, которые могут помочь их телу и мозгу восстановить способность поддерживать равновесие.
Слуховой аппарат может пригодиться людям с потерей слуха.
Альтернативное лечение
Помимо внесения изменений в диету и образ жизни, существует несколько естественных способов лечения болезни Меньера.
Некоторые травы, такие как корень имбиря и гинкго билоба, могут облегчить симптомы головокружения у некоторых людей.
Однако, согласно NIDCD, нет доказательств, подтверждающих использование травяных добавок, акупунктуры или акупрессуры для лечения болезни Меньера.
Травяные добавки могут также взаимодействовать с существующими лекарствами. Людям, желающим попробовать эти средства, следует проконсультироваться с врачом перед их применением.
Лечение положительным давлением
Несколько лет назад Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) одобрило устройство, которое может помочь людям с болезнью Меньера.
Это устройство выпускает небольшие импульсы давления воздуха в среднее ухо. Эти импульсы, кажется, взаимодействуют с жидкостью внутри уха, чтобы уменьшить головокружение.
Симптомы болезни Меньера варьируются от человека к человеку. Они могут возникать внезапно, их частота и продолжительность различаются.
Врачи часто называют приступом внезапные симптомы. Приступы Меньера различаются по продолжительности, но обычно длятся от 20 минут до 24 часов.
Общие симптомы, возникающие во время приступа, включают:
Головокружение
Обычно наиболее очевидный симптом болезни Меньера, головокружение может включать:
- ощущение вращения, даже когда человек неподвижен
- головокружение
- рвота
- тошнота
- нерегулярное сердцебиение
- потоотделение
Трудно предсказать, когда произойдет приступ головокружения.По этой причине важно всегда иметь под рукой лекарства от головокружения.
Симптомы головокружения могут мешать осуществлению нескольких видов деятельности, включая:
- вождение
- управление тяжелой техникой
- подъем по лестницам или строительным лесам
- плавание
Тиннитус
Этот постоянный деструктивный шум в ухе может напоминать следующие звуки:
- звонит
- гудит
- рев
- свист
- шипит
Люди обычно более осведомлены об этом в спокойное время или когда они устали.
Потеря слуха
Уровень потери слуха у человека с болезнью Меньера может колебаться, особенно на ранних стадиях прогрессирования заболевания.
Человек также может быть более чувствительным к громким звукам. В конце концов, у большинства людей с синдромом Меньера наблюдается длительная потеря слуха в той или иной степени.
Тревога, стресс и депрессия
Эти психологические симптомы могут также развиться из-за болезни Меньера. Состояние непредсказуемо и может отрицательно повлиять на работоспособность человека, особенно если ему приходится подниматься по лестнице или работать с механизмами.
По мере того, как слух становится все хуже, люди могут усложнять социальное взаимодействие.
Некоторые люди с синдромом Меньера теряют способность управлять автомобилем, что еще больше ограничивает их независимость, перспективы трудоустройства, свободу и доступ к друзьям и семье. Людям, которые испытывают стресс, тревогу или депрессию, важно сообщить об этом своему врачу.
Ménière’s может оказывать и другое воздействие на весь организм. Мы исследуем их более подробно в разделе ниже.
Болезнь Меньера развивается в две стадии.Между этими стадиями человек может не испытывать симптомов в течение длительного времени.
Ранняя
На ранних стадиях болезнь Меньера вызывает внезапные и непредсказуемые приступы головокружения.
Во время этих эпизодов наблюдается некоторая потеря слуха, который обычно возвращается к норме после исчезновения головокружения. Ухо может быть неудобным и заблокированным, а также ощущаться полнота или давление. Тиннитус также часто встречается на ранней стадии болезни Меньера.
После приступа головокружения, вызванного болезнью Меньера, человек часто испытывает сильное истощение и чувствует необходимость спать в течение нескольких часов.
На ранних стадиях болезни люди могут также испытывать следующие симптомы:
- диарея
- нечеткость зрения
- подергивания глаз
- тошнота
- рвота
- холодный пот
- сердцебиение или учащенный пульс
- дрожь
Поздно
Эпизоды головокружения становятся реже на поздних стадиях болезни и в некоторых случаях никогда не возвращаются.
Однако проблемы с равновесием, слухом и зрением могут продолжаться.Люди будут чувствовать себя особенно неустойчиво в темноте. Слух и тиннитус обычно неуклонно ухудшаются.
Человек также может испытывать дроп-атаки. К ним относятся спонтанная потеря позы или внезапное падение, оставаясь в сознании.
Самым разрушительным признаком болезни Меньера является внезапное начало приступов головокружения.
Человеку, возможно, придется лечь и пропустить социальную жизнь, досуг, работу или семейные мероприятия.
Органы лицензирования транспортных средств во многих странах заявляют, что люди с диагнозом болезни Меньера не должны водить машину.
Эти органы не разрешают человеку водить машину до тех пор, пока он не получит подтверждение от врача о том, что его симптомы находятся под контролем.
Определенные диетические изменения могут помочь уменьшить задержку жидкости. Как правило, минимизация задержки жидкости снижает частоту и тяжесть симптомов.
Эти меры могут помочь:
- Более частое, но меньшее количество приемов пищи : Равномерное распределение приемов пищи в течение дня помогает регулировать жидкости в организме.Вместо того, чтобы есть три больших приема пищи в день, попробуйте шесть небольших.
- Есть меньше соли: Чем меньше соли потребляет человек, тем меньше жидкости будет удерживать его тело. Людям следует избегать добавления соли в еду и исключить большинство нездоровой пищи, поскольку они часто содержат большое количество добавленной соли.
- Уменьшите потребление алкоголя: Алкоголь может отрицательно повлиять на объем и состав жидкости внутреннего уха.
- Пейте воду регулярно: Людям с болезнью Меньера следует проявлять особую осторожность, чтобы регулярно пить воду в жаркую погоду и при интенсивных физических нагрузках.
- Избегайте тирамина: Эта аминокислота содержится в различных продуктах, включая куриную печень, копчености, красное вино, спелые сыры, орехи и йогурты. Он может вызвать мигрень, и людям с болезнью Меньера следует избегать продуктов, содержащих его.
Болезнь Меньера может возникать из-за нарушения структуры внутреннего уха или уровня жидкости в нем.
Однако точная причина появления этих изменений неясна.
Внутреннее ухо содержит группу связанных проходов и полостей, называемых лабиринтом.
Наружная часть внутреннего уха является домом для костного лабиринта. Внутри находится мягкая мембранная структура, которая представляет собой уменьшенную версию лабиринта аналогичной формы.
Перепончатый лабиринт содержит жидкость, называемую эндолимфой. В нем также есть датчики, похожие на волосы, которые реагируют на движение жидкости и посылают сообщения в мозг посредством нервных импульсов.
Различные части внутреннего уха играют роль в различных типах сенсорного восприятия, например:
- обнаружение ускорения в любом направлении
- вращательное движение
- звук
Для полноценной работы всех датчиков внутреннего уха давление, объем и химический состав жидкости должны быть правильными.
Определенные признаки болезни Меньера изменяют свойства жидкости внутреннего уха, вызывая дезориентирующие эффекты болезни.
Триггеры
Определенные стрессы и эмоциональные расстройства могут вызывать приступы симптомов Меньера, включая слишком длительную работу, сопутствующие заболевания и усталость.
Еще одним триггером является соль в рационе.
Ни один тест или сканирование не могут позволить врачу диагностировать болезнь Меньера. Врач проведет собеседование и медицинский осмотр, спросит о семейном и медицинском анамнезе человека и рассмотрит признаки и симптомы.
Врач спросит о следующем:
- тяжесть симптомов
- как часто возникают симптомы
- какие лекарства принимал человек
- любые предыдущие проблемы с ушами
- общее состояние здоровья
- любая история болезни инфекционные заболевания или аллергии
- любые проблемы внутреннего уха в семейном анамнезе
Некоторые другие заболевания и состояния имеют похожие симптомы, что может затруднить диагностику болезни Меньера.
Потеря слуха
Чтобы установить степень потери слуха, врач проведет аудиограмму.
Аудиометр воспроизводит тоны различной громкости и высоты. Человек слушает в наушниках и указывает, когда он слышит звук или когда звука больше нет.
Оценка равновесия
Многие люди с болезнью Меньера испытывают определенные трудности с равновесием. Может показаться, что чувство равновесия у человека исчезает между эпизодами головокружения.
Электронистагмография
Врач вводит в слуховой проход теплую и прохладную воду или воздух. Затем они измеряют непроизвольные движения глаз в ответ на эту симуляцию. Необычные реакции могут указывать на проблему внутреннего уха.
Тестирование вращающегося кресла
Человек сидит на стуле в маленькой темной кабине. Врач помещает электроды рядом с глазами человека, а кресло с компьютерным управлением мягко вращается вперед и назад с разной скоростью.
Движение стимулирует систему внутреннего равновесия и вызывает нистагм или движение глаз.Компьютер и монитор записывают их с помощью инфракрасной камеры.
Тестирование вестибулярных вызванных миогенных потенциалов (VEMP)
Этот тест измеряет функцию определенных датчиков во внутреннем ухе, которые определяют ускорение.
Постурография
Человек в ремнях безопасности стоит босиком на специальной платформе и пытается сохранить равновесие в различных условиях.
Другие тесты
Врач может исключить другие возможные заболевания и состояния, такие как опухоль головного мозга или рассеянный склероз (РС).Они могут запросить следующие снимки, чтобы помочь им в этом:
- МРТ
- КТ
- Аудиометрия слухового ствола мозга — которая измеряет функцию уха и мозга в ответ на звуки — для исключения опухолей
Болезнь Меньера имеет комплекс симптомов сложен, его трудно диагностировать и лечить.
Приступы могут быть частыми или нечастыми и вызывать стресс, беспокойство и потерю слуха. Между эпизодами наступают периоды ремиссии.


 Они останавливают размножение бактерий, но полностью микроорганизмы не уничтожают, эту функцию должна выполнять иммунная система.
Они останавливают размножение бактерий, но полностью микроорганизмы не уничтожают, эту функцию должна выполнять иммунная система.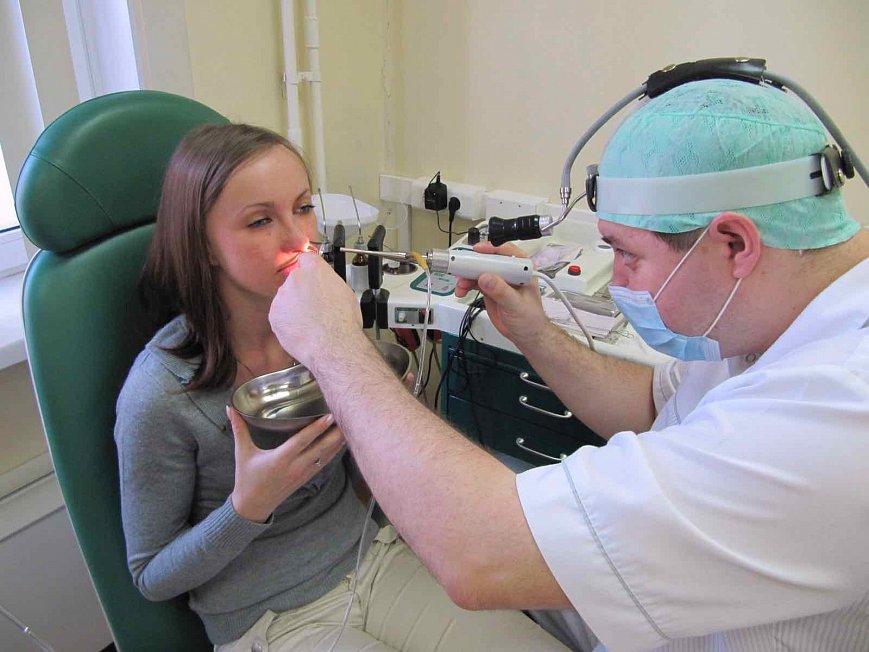 Эта группа препаратов наиболее безопасна. Макролиды можно использовать на протяжении длительного времени, они разрешены для лечения детей раннего возраста, беременных и кормящих женщин, а также пациентов с аллергией на пенициллины и цефалоспорины. Наиболее популярны препараты – Эритромицин и Азитромицин.
Эта группа препаратов наиболее безопасна. Макролиды можно использовать на протяжении длительного времени, они разрешены для лечения детей раннего возраста, беременных и кормящих женщин, а также пациентов с аллергией на пенициллины и цефалоспорины. Наиболее популярны препараты – Эритромицин и Азитромицин.
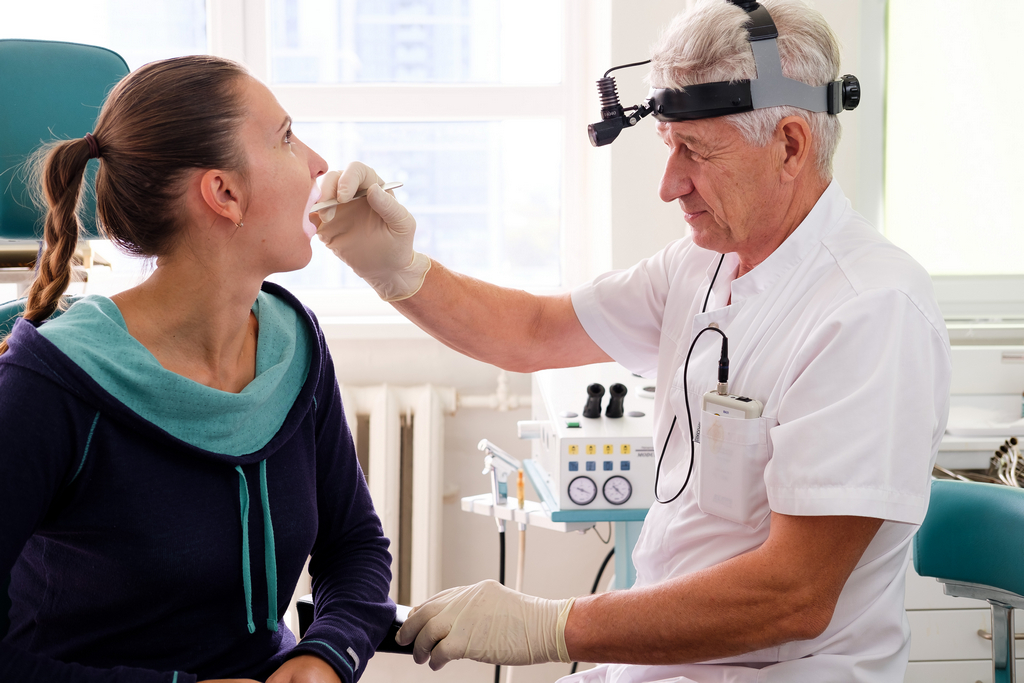
 Некоторые люди утверждают, что кофеин, шоколад и алкоголь ухудшают их симптомы, и либо избегают, либо ограничивают их в своем рационе. Отказ от курения также может помочь уменьшить симптомы.
Некоторые люди утверждают, что кофеин, шоколад и алкоголь ухудшают их симптомы, и либо избегают, либо ограничивают их в своем рационе. Отказ от курения также может помочь уменьшить симптомы. .Обязательно сообщите своему врачу, если вы используете альтернативные методы лечения, поскольку они иногда могут повлиять на эффективность или безопасность обычных лекарств.
.Обязательно сообщите своему врачу, если вы используете альтернативные методы лечения, поскольку они иногда могут повлиять на эффективность или безопасность обычных лекарств.
