«Многоформная экссудативная эритема. Клиника, диагноз, лечение». Врачебная конференция
«Многоформная экссудативная эритема. Клиника, диагноз, лечение». Врачебная конференция
В поликлинике состоялась врачебная конференция «Многоформная экссудативная эритема. Клиника, диагноз, лечение», в которой выступил с докладом Игорь Иванович Антонов, врач-стоматолог-терапевт терапевтического отделения.
Он отметил, что многоформная экссудативная эритема является заболеванием с хроническим течением, для которого характерным признаком является наличие высыпаний, как на слизистой оболочке ротовой полости, так и на коже.
Данная патология носит инфекционный и аллергический характер. Обострения чаще всего наблюдаются весной, летом и осенью. Если взять симптоматику, данное заболевание подразделяется на инфекционно- и токсико-аллергическую формы.
При инфекционно-аллергической форме перед появлением элементов поражения на слизистой и коже ухудшается самочувствие пациента. Это проявляется повышенной до 38, 5-39С температурой тела, головной болью, слабостью и недомоганием. И только через несколько дней возникают поражения поверхности кожи и слизистой (чаще всего высыпания обнаруживаются на слизистой полости рта).
Это проявляется повышенной до 38, 5-39С температурой тела, головной болью, слабостью и недомоганием. И только через несколько дней возникают поражения поверхности кожи и слизистой (чаще всего высыпания обнаруживаются на слизистой полости рта).
Типичная локализация поражений кожи – стопы, кисти, поверхности разгибателей (предплечий и голеней). Основные элементы сыпи – пятна и папулы розового цвета, увеличивающиеся с течением времени. Далее происходит их трансформация в пузыри, внутри которых находится геморрагическая и серозная жидкость.
Наиболее часто поражаются следующие отделы слизистой оболочки полости рта: небо, щеки и губы, слизистая дна ротовой полости. Не поражена десна.
Пациенты жалуются на сильное жжение и боль в области поражения. У больного наблюдается нарушение функции жевания и речи.
Элементы поражения представлены сначала ограниченной эритемой и пузырями. Через некоторое время пузыри вскрываются, на их месте развиваются эрозии, болезненные при прикосновении.
Также у больного наблюдается гиперсаливация (увеличение слюноотделения), на процесс реагируют подчелюстные лимфоузлы. Вследствие сильных болевых ощущений пациент не может проводить все манипуляции для поддержания гигиены полости рта на должном уровне.
Токсико-аллергическая экссудативная эритема развивается после поступления в организм каких-либо лекарственных препаратов (наиболее часто — антибиотиков), или вакцин. По клинической картине сходна с инфекционно-аллергической формой, только для нее не характерна сезонность обострений. Характерно нарушение общего состояния больного.
При данной форме почти всегда поражается слизистая оболочка полости рта, характерные элементы поражения – пузыри, после вскрытия которых обнажается эрозивная поверхность.
Игорь Иванович также описал похожие на многоформную экссудативную эритему заболевания, как пузырчатка, герпетический стоматит, сифилитические папулы, синдром Лайелла, привел в пример клинические случаи из практики.
Раздел 8 заболевания слизистой оболочки полости рта
001. Ребенок 2 лет заболел остро. Подъем температуры до 38°С. Плохо спал. Отказывался от еды. Мама заметила, что при завязывании платка и дотрагивания до подчелюстной области ребенок плачет. Объективно: состояние средней тяжести, ребенок плаксив, вял. На коже лица в приротовой области определяется группа пузырьков. В подчелюстной области с обеих сторон пальпируются значительно увеличенные, плотные, болезненные лимфатические узлы (с чем и направлен ребенок в хирургический кабинет). Кожа над лимфатическими узлами несколько гиперемирована, собирается в складку. Флюктуация не определяется. Предполагаемый диагноз
а) острый серозный одонтогенный лимфаденит
б) острый серозный стоматогенный лимфаденит
в) абсцедирующий лимфаденит
г) аденофлегмона подчелюстной области
002. Ребенок 2 лет заболел остро. Подъем температуры до 38°С. Плохо спал. Отказывался от еды. Мама заметила, что при завязывании платка и дотрагивания до подчелюстной области ребенок плачет. Объективно: состояние средней тяжести, ребенок плаксив, вял. На коже лица в приротовой области определяется группа пузырьков. В подчелюстной области с обеих сторон пальпируются значительно увеличенные, плотные, болезненные лимфатические узлы (с чем и направлен ребенок в хирургический кабинет). Кожа над лимфатическими узлами несколько гиперемирована, собирается в складку. Флюктуация не определяется. Скорее всего подтвердит предполагаемый диагноз
Ребенок 2 лет заболел остро. Подъем температуры до 38°С. Плохо спал. Отказывался от еды. Мама заметила, что при завязывании платка и дотрагивания до подчелюстной области ребенок плачет. Объективно: состояние средней тяжести, ребенок плаксив, вял. На коже лица в приротовой области определяется группа пузырьков. В подчелюстной области с обеих сторон пальпируются значительно увеличенные, плотные, болезненные лимфатические узлы (с чем и направлен ребенок в хирургический кабинет). Кожа над лимфатическими узлами несколько гиперемирована, собирается в складку. Флюктуация не определяется. Скорее всего подтвердит предполагаемый диагноз
а) определение индекса КПУ
б) исследование состояния слизистой оболочки полости рта
в) пунктирование лимфатического узла
г) клинический анализ крови
д) рентгенография
003. Ребенок 2 лет заболел остро. Подъем температуры до 38°С. Плохо спал. Отказывался от еды. Мама заметила, что при завязывании платка и дотрагивания до подчелюстной области ребенок плачет. Объективно: состояние средней тяжести, ребенок плаксив, вял. На коже лица в приротовой области определяется группа пузырьков. В подчелюстной области с обеих сторон пальпируются значительно увеличенные, плотные, болезненные лимфатические узлы (с чем и направлен ребенок в хирургический кабинет). Кожа над лимфатическими узлами несколько гиперемирована, собирается в складку. Флюктуация не определяется. Наиболее целесообразный метод лечения в данном случае
Подъем температуры до 38°С. Плохо спал. Отказывался от еды. Мама заметила, что при завязывании платка и дотрагивания до подчелюстной области ребенок плачет. Объективно: состояние средней тяжести, ребенок плаксив, вял. На коже лица в приротовой области определяется группа пузырьков. В подчелюстной области с обеих сторон пальпируются значительно увеличенные, плотные, болезненные лимфатические узлы (с чем и направлен ребенок в хирургический кабинет). Кожа над лимфатическими узлами несколько гиперемирована, собирается в складку. Флюктуация не определяется. Наиболее целесообразный метод лечения в данном случае
а) УВЧ-терапия
б) мазевые повязки
в) санация полости рта
г) лечение основного заболевания + мазевые повязки
д) санация полости рта + мазевые повязки
004. У ребенка полутора лет, перенесшего две недели тому назад ОРЗ, второй день повышена температура тела до 39°С, рвота. Ребенок отказывается от пищи, капризничает. Педиатром был поставлен диагноз ОРЗ. В момент настоящего обследования: лимфаденит подчелюстных лимфоузлов, обильное слюнотечение, на резко гиперемированной слизистой оболочке обеих губ, кончика языка и щек — мелкие множественные эрозии с четкими очертаниями, покрытые фиброзным налетом. Десна отечна, кровоточит. Укажите основные симптомы, свидетельствующие о диагнозе острого герпетического стоматита
Ребенок отказывается от пищи, капризничает. Педиатром был поставлен диагноз ОРЗ. В момент настоящего обследования: лимфаденит подчелюстных лимфоузлов, обильное слюнотечение, на резко гиперемированной слизистой оболочке обеих губ, кончика языка и щек — мелкие множественные эрозии с четкими очертаниями, покрытые фиброзным налетом. Десна отечна, кровоточит. Укажите основные симптомы, свидетельствующие о диагнозе острого герпетического стоматита
а) клиническая картина острого инфекционного заболевания
б) лимфаденит
в) гингивит
г) высыпания в полости рта
д) все перечисленные выше симптомы
005. У ребенка полутора лет, перенесшего две недели тому назад ОРЗ, второй день повышена температура тела до 39°С, рвота. Ребенок отказывается от пищи, капризничает. Педиатром был поставлен диагноз ОРЗ. В момент настоящего обследования: лимфаденит подчелюстных лимфоузлов, обильное слюнотечение, на резко гиперемированной слизистой оболочке обеих губ, кончика языка и щек — мелкие множественные эрозии с четкими очертаниями, покрытые фиброзным налетом. Десна отечна, кровоточит. Ведущую роль в патогенезе данного заболевания сыграл
Десна отечна, кровоточит. Ведущую роль в патогенезе данного заболевания сыграл
а) контакт с больным ребенком
б) снижение уровня иммунитета
в) переохлаждение
г) недавно перенесенное ОРЗ
д) все перечисленное выше
006. У ребенка полутора лет, перенесшего две недели тому назад ОРЗ, второй день повышена температура тела до 39°С, рвота. Ребенок отказывается от пищи, капризничает. Педиатром был поставлен диагноз ОРЗ. В момент настоящего обследования: лимфаденит подчелюстных лимфоузлов, обильное слюнотечение, на резко гиперемированной слизистой оболочке обеих губ, кончика языка и щек — мелкие множественные эрозии с четкими очертаниями, покрытые фиброзным налетом. Десна отечна, кровоточит. Основным средством лечения данному ребенку можно назначить
а) противовирусное
б) жаропонижающее
в) обезболивающее
г) антисептическое
д) стимулирующее иммунитет
007. Острый герпетический стоматит — это
Острый герпетический стоматит — это
а) повреждение слизистой оболочки полости рта
б) заболевания слизистой оболочки полости рта
в) изменение слизистой оболочки полости рта
г) острое респираторное заболевание
д) рецидивирующее заболевание слизистой оболочки полости рта
008. Ребенок, больной ОГС, не является распространителем вируса
а) после полной эпителизации всех высыпаний
б) через 5 дней после последних высыпаний
в) в период остаточного гингивита
г) после угасания лимфаденита
д) в любой из перечисленных периодов
009. В меньшей степени подвержены риску заражения ОГС
а) дети старше 3 лет
б) брюнеты
в) дети, естественно вскармливающиеся до 1 года жизни
г) все названные
д) ни один из названных
010. Причиной острого герпетического стоматита является
Причиной острого герпетического стоматита является
а) вирус герпеса
б) вирусно-микробные ассоциации полости рта
в) микрофлора полости рта, приобретающая патогенные свойства при снижении реактивности организма
г) вирусная Мих.инфекция
д) не названа
011. При остром герпетическом стоматите встречается
а) корочка
б) волдырь
в) пузырек
г) гнойничок
д) узелок
012. Появлению ОГС способствуют
а) переохлаждение
б) прием иммунодепресантов
в) эмоциональные и гормональные сдвиги
г) любое перенесенное заболевание
д) каждый из перечисленных
013. Для ранней диагностики и начала профилактических мероприятий в отношении стоматита могут быть использованы такие признаки ОГС, как
Для ранней диагностики и начала профилактических мероприятий в отношении стоматита могут быть использованы такие признаки ОГС, как
а) герпетические высыпания на коже лица, рук
б) подъем температуры, ухудшение общего самочувствия, отказ от еды, слюнотечение
в) катаральный гингивит и лимфаденит
г) катаральный гингивит, лимфаденит, герпетические высыпания на коже
д) не знаю
014. В основе определения периода развития острого герпетического стоматита лежат
а) состояние лимфоузлов
б) характер элементов поражения слизистой оболочки рта на фоне сопутствующих симптомов болезни
в) состояние десен
г) наличие симптомов общей интоксикации организма
д) не знаю
015. Для клиники ОГС характерно
Для клиники ОГС характерно
а) повышенная температура тела
б) лимфаденит
в) наличие эрозии в полости рта
г) наличие гингивита
д) все перечисленные
016. Для легкой формы ОГС характерны
а) лимфаденит
б) повышенная температура тела
в) гингивит
г) эрозии на слизистой оболочке полости рта
д) все перечисленные симптомы
017. Для тяжелой формы ОГС характерны
а) лимфаденит
б) повышенная температура тела
в) гингивит
г) эрозия на слизистой оболочке полости рта
д) все перечисленные симптомы
018. Для среднетяжелой формы ОГС характерны
Для среднетяжелой формы ОГС характерны
а) лимфаденит
б) повышенная температура тела
в) гингивит
г) эрозия на слизистой оболочке полости рта
д) все перечисленные симптомы
019. Ведующим симптомом, характерным для тяжелой формы ОГС, является
а) гингивит
б) повышение температуры тела до 39-40°С
в) лимфаденит подчелюстных узлов
г) высыпания в полости рта
д) любой из названных
020. Первыми клиническими признаками острого герпетического стоматита (ОГС) средней тяжести у детей являются
а) повышение температуры тела
б) нарушение поведения малыша: вялость, сонливость или повышенная возбудимость, плач, беспокойный сон и др.
в) диспептические явления: отказ от еды, рвота, жидкий стул
г) лимфаденит поднижнечелюстных, подподбородочных, шейных узлов, гингивит
д) пузырьковые высыпания на коже, единичные и множественные афты на слизистой рта
021. Длительность периода высыпаний при ОГС средней тяжести
а) менее одних суток
б) не более 29 часов
в) один-два дня
г) два-три дня
д) не менее недели
022. Роль эндогенной микробной флоры полости рта при ОГС следующая
а) не влияет на течение заболевания
б) препятствует размножению вируса герпеса
в) влияет на течение заболевания незначительно
г) способствует переходу от острого катарального гингивита в хронический и подострый
д) является причиной длительного течения заболевания и пиогенных осложнений
023. Суть противовирусной терапии при ОГС в периоде высыпаний
Суть противовирусной терапии при ОГС в периоде высыпаний
а) способствовать быстрейшей эпителизации элементов поражения
б) способствовать снижению температурной реакции организма
в) стимулировать неспецифическую реактивность организма ребенка
г) предупредить рецидив высыпаний новых элементов поражения
д) способствовать дезинтоксикации организма
024. При высокой температуре ребенка 1.5-2 лет, больного ОГС (выше 39°С), показаны
а) антибиотики
б) сульфаниламиды
в) 2% раствор салициллата натрия
г) клизма с анальгином (1 мл 50% раствора в 25 мл воды)
д) интерферон
025. Для местного лечения ОГС в первые 3 дня наиболее показаны
а) противовирусные препараты
б) кератопластические средства
в) антисептические средства
г) противовирусные мази и обезболивающие вещества
д) все перечисленные выше вещества
026. Для местного лечения ОГС в катаральном периоде наиболее показаны
Для местного лечения ОГС в катаральном периоде наиболее показаны
а) противовирусные препараты
б) кератопластические средства
в) антисептические вещества
г) противовирусные мази и обезболивающие средства
д) все перечисленные выше вещества
027. Ведущими лекарственными препаратами в местной терапии ОГС в период угасания болезни являются
а) противовирусные средства
б) антисептики
в) кератопластические средства
г) протеолитические средства
д) ни один из указанных
028. Целесообразнее назначать ребенку с ОГС противовирусную терапию
а) в период высыпаний
б) в момент появления лимфаденита
в) в продромальный период
г) в период появления гингивита
д) во все указанные периоды
029. Более эффективны в фазе неспецифического воспаления во время лечения ОГС и РГС
Более эффективны в фазе неспецифического воспаления во время лечения ОГС и РГС
а) раствор хлорамина
б) раствор перекиси водорода
в) сок каланхоэ
г) настойка календулы
д) раствор фурациллина
030. Противовирусным действием обладают
а) бонафтоновая 0.5% мазь
б) флуцинар
в) неомициновая мазь
г) полимиксиновая мазь
д) нистатиновая мазь
031. Наименее эффективной противовирусной мазью, применяемой местно для лечения герпетических поражений СОПР, является
а) бонафтоновая мазь 0.5%
б) мазь флореналя 0.5%
в) теброфеновая мазь 0.25%
г) риодоксоловая мазь 0. 5%
5%
д) оксолиновая мазь 0.25%
032. Для лечения ОГС и РГС у ребенка используется
а) адималевая мазь 0.5%
б) алпизариновая мазь 2%
в) линимент госсипола 3%
г) мегосиновая мазь 3%
д) любая из перечисленных выше
033. Наиболее показаны при лечении ОГС следующие методы антисептической обработки полости рта —
а) орошение полости рта антисептиками
б) антисептическая гигиеническая обработка зубов
в) оксигено-терапия
г) все перечисленные выше методы
д) ни один из перечисленных выше методов
034. Прием больных с ОГС предпочтительно должен осуществляться
а) в отдельном кабинете
б) в общем кабинете, специальным набором инструментов
в) в общем кабинете
г) ни один из перечисленных
д) любой из перечисленных
035. Ведущим в противоэпидемических мероприятиях при вспышке ОГС в детском саду является
Ведущим в противоэпидемических мероприятиях при вспышке ОГС в детском саду является
а) дезинфекция помещения
б) изоляция и лечение больных детей
в) установление источника инфекции
г) обезвреживание предметов общего пользования
д) определение путей передачи инфекции
036. Первоочередными противоэпидемическими мерами при ОГС и РГС являются
а) индивидуальная гигиена полости рта, индивидуальная посуда
б) ежедневные осмотры детей с целью диагностики и изоляции больных
в) все перечисленное
г) дезинфекция помещений и предметов общего пользования
д) проведение всем контактированным детям без клинических симптомов профилактических мероприятий с использованием противовирусных мазей (3-4 раза в день)
037. Врачи-стоматологи при приеме больных ОГС и РГС в период обострения должны соблюдать следующие профилактические меры
Врачи-стоматологи при приеме больных ОГС и РГС в период обострения должны соблюдать следующие профилактические меры
а) специфическая дезинфекция рабочего инструментария
б) наличие марлевой повязки на лице во время приема
в) кварцевание рабочего кабинета
г) все названные
д) ни один из них
038. Наиболее эффективная профилактика ОГС в условиях стоматологической поликлиники заключается
а) в выделении специализированного кабинета для лечения детей с заболеваниями слизистой оболочки полости рта
б) в ведении приема больных ОГС в лечебном кабинете общего профиля
в) в установлении определенных часов приема для впервые обратившихся и повторно вызванных детей
г) в диспансеризации детей с рецидивирующей герпетической инфекцией в полости рта
д) в употреблении масок врачом и мед. персоналом
персоналом
039. Хронизации герпетической инфекции (развитию РГС) способствует
а) заболевание ОГС в определенное время года
б) возраст ребенка
в) пол ребенка
г) состояние иммунной системы ребенка
д) травма слизистой оболочки рта
040. Для подтверждения диагноза РГС необходимо провести ряд исследований. Наиболее целесообразным путем уточнения диагноза является
а) исследование содержимого пузырьков на микрофлору
б) исследование мазков-отпечатков на наличие симпластов, гигантских клеток (цитологический метод)
в) метод прямой электронной микроскопии для исследования мазков-отпечатков с эрозией пузырьков
г) бактериологический метод
д) клиническое исследование
041. Для РГС характерны
Для РГС характерны
а) неровные края эрозии, отсутствие инфильтрата в основании, рецидивирующий характер
б) эрозия округлых очертаний с четкими границами, рецидивирующий характер
в) эрозия, имеющая округлые очертания с приподнятыми краями, одиночный элемент
г) ни один из названных
д) язва
042. Главным в местном лечении хронического рецидивирующего герпетического стоматита является
а) применение средств, стимулирующих местный иммунитет
б) длительное местное лечение с использованием противовирусных препаратов
в) применение кератопластических средств
г) применение обезболивающих средств
д) ни один из названных
043. Наиболее важным в тактике лечения хронического рецидивирующего герпетического стоматита у детей является
а) применение противовирусных средств
б) применение противовоспалительных, обезболивающих и кератопластических средств
в) выявление и ликвидация инфекционно-аллергического очага в организме
г) курс лечения противовирусными препаратами в сочетании с повышением уровня системы иммунитета
д) не знаю
044. Укажите схему противорецидивной терапии для рецидивирующего герпетического стоматита (при перманентном течении заболевания)
Укажите схему противорецидивной терапии для рецидивирующего герпетического стоматита (при перманентном течении заболевания)
а) бонафтон 1 табл. 3 раза в день в течение 10 дней. Иммуноглобулин противогерпетический по 1.5 мл через день в/м. Курс 6 инъекций.
б) гамма-глобулин антистафилоккоковый 3 мл в/м через 3-4 дня. Курс 6 инъекций. Аскорутин по 1 таб. 3 раза в день. Преднизалон — 20 мг.
в) аевит по 1 капсуле 2-3 раза в день
г) дезоксирибонуклеаза — 25 мг в/м
д) любая из перечисленных
045. Какие из перечисленных лекарственных средств системного назначения показаны больным с рецидивирующим герпесом (легкая степень тяжести, частота рецидивов 1-2 раза в год)?
а) антигистаминные
б) кортикостероиды
в) специфические антивирусные препараты
г) иммунотерапия
д) витаминотерапия
046. Укажите специфические антивирусные препараты для лечения рецидивирующего герпеса полости рта
Укажите специфические антивирусные препараты для лечения рецидивирующего герпеса полости рта
а) интерферон
б) продигиозан
в) лизоцим
г) ДНК-аза
д) алпизарин
047. Укажите препараты, относящиеся к патогенетическим средствам общей терапии РГС
а) левамизол
б) фенкарол
в) нуклеинат натрия
г) нистатин
д) преднизалон
048. Укажите лекарственные средства системного назначения, которые показаны больным с рецидивирующим герпесом губ средней степени тяжести
а) фенкарол
б) декарис
в) гамма-глобулин противокоревой
г) противогерпетическая вакцина
д) витаминотерапия (С)
049. Рецидивирующий герпетический стоматит дифференцируют
Рецидивирующий герпетический стоматит дифференцируют
а) с опоясывающим лишаем
б) с острым герпетическим стоматитом
в) с рецидивирующими афтами полости рта
г) с каждым из названных
д) ни с одним из названных
050. Возбудителем герпангины является
а) вирус обычного герпеса
б) вирус ЕСНО и Коксаки
в) Candida
г) гемолитический стрептококк А
д) ни один из перечисленных
051. Патогенетическое лечение герпангины заключается
а) притивовирусное, кератопластическое
б) противовирусное лечение
в) применение средств физиотерапии
г) не знаю
д) ни один из названных
052. Дифференциально-диагностическим признаком между ОГС и герпангиной является
Дифференциально-диагностическим признаком между ОГС и герпангиной является
а) при герпангине отсутствуют явления катарального гингивита
б) длительность заболевания
в) характер элементов поражения
г) локализация элементов поражения
д) ни один из названных
053. Опоясывающий лишай необходимо дифференцировать
а) с красным плоским лишаем
б) с пузырчаткой
в) с первичным сифилисом
г) с острым герпетическим стоматитом
д) ни с одним из них
054. Характерной локализацией высыпаний при герпесе Зостер является
а) локализация диффузно, на слизистой оболочке полости рта
б) локализация на коже
в) локализация по ходу сосудисто-нервных пучков
г) локализация на коже грудной клетки
д) ни одна из названных локализаций
055. Форма тяжести при рецидивирующем герпетическом стоматите определяется
Форма тяжести при рецидивирующем герпетическом стоматите определяется
а) на основании клинических данных
б) в зависимости от количества рецидивов
в) от уровня подъема температуры тела
г) от локализации высыпаний
д) от длительности рецидива
056. При опоясывающем герпесе встречаются следующие элементы поражения слизистой оболочки полости рта
а) эритема
б) волдырь
в) пузырек
г) гнойничок
д) эрозии с фестончатыми очертаниями
057. Главная задача лечения коревого стоматита заключается
а) в применении противовирусных средств
б) в хорошем гигиеническом уходе за полостью рта
в) в применении кератопластических средств
г) в применении анестезирующих препаратов
д) не знаю
058. Лечение стоматита при ветряной оспе заключается
Лечение стоматита при ветряной оспе заключается
а) в применении противовирусных препаратов в течение всей болезни
б) в антисептической обработке полости рта, обезболивании
в) в применении в начале болезни противовирусных препаратов, в периоде развития заболевания — противовоспалительных, в периоде угасания — кератопластических
г) в назначении противовоспалительных средств
д) не знаю
059. Наиболее типичен для первого года жизни ребенка
а) острый гингивит
б) хронический гингивит
в) хейлит
г) многоформная экссудативная эритема
д) ни одно из перечисленных заболеваний
060. Для 2-летнего возраста наиболее типичен
а) кандидоз
б) ОГС
в) афта Бернара
г) хейлит
д) У-образный атрофический гингивит
061. Наиболее часто встречается в возрасте 4 лет
Наиболее часто встречается в возрасте 4 лет
а) афта Бернара
б) ОГС
в) многоформная экссудативная эритема
г) симптом рецидивирующих афт
д) все указанные заболевания
062. Наиболее типично для периода школьного возраста
а) ОГС
б) хейлит
в) У-образный атропический гингивит
г) афта Бернара
д) ни одно из перечисленных заболеваний
063. Для периода школьного возраста типично
а) ОГС
б) афта Бернара
в) многоформная экссудативная эритема
г) гингивит
д) ни одно из перечисленных заболеваний
064. Кровоизлияния в слизистую оболочку рта возможны
Кровоизлияния в слизистую оболочку рта возможны
а) при нарушениях функции почек
б) при диатезах
в) при тромбоцитопениях разного происхождения
г) при гипопластической (опластической) анемии
д) при доброкачественных нейтропениях
065. Что важнее положить в основу классификации заболеваний слизистой оболочки полости рта для составления диагноза заболевания?
а) характер элементов поражения и тяжесть клинического развития болезни
б) локализацию патологических изменений
в) причины патологии
г) течение, вид и локализацию патологических изменений, этиологические факторы
д) не знаю
066. Какое понятие характеризует патологическое состояние, при котором происходит нарушение целостности слизистой оболочки полости рта, сопровождающееся расстройством функции?
а) заболевание
б) повреждение слизистой оболочки полости рта
в) изменение слизистой оболочки полости рта
г) не знаю
д) любой из названных
067. Какое понятие характеризует патологическое состояние, при котором развивается нарушение жизнедеятельности организма под влиянием чрезвычайных раздражителей внешней и внутренней среды, понижением приспосабливаемости при одновременной мобилизации защитных сил организма?
Какое понятие характеризует патологическое состояние, при котором развивается нарушение жизнедеятельности организма под влиянием чрезвычайных раздражителей внешней и внутренней среды, понижением приспосабливаемости при одновременной мобилизации защитных сил организма?
а) заболевание
б) повреждение
в) изменение
г) не знаю
д) не названо
068. Проявления в полости рта у ребенка имеют
а) корь
б) ветряная оспа
в) грипп
г) любое из названных
д) ни одно из названных
069. Проявления в полости рта у ребенка имеют
а) Х-гистиоцитоз
б) нейтропения
в) диабет
г) любое из названных
070. Проявления в полости рта у ребенка имеют
Проявления в полости рта у ребенка имеют
а) фосфат-диабет
б) сахарный диабет
в) кератодермия
г) любое из названных
д) ни одно из них
071. Многоформная экссудативная эритема — это
а) заболевание
б) повреждение слизистой оболочки полости рта
в) изменение слизистой оболочки полости рта
г) любое из названных
д) ни одно из названных
072. Симптом малинового языка относится
а) к заболеванию слизистой оболочки полости рта
б) к повреждению слизистой оболочки полости рта
в) к изменению слизистой оболочки
г) к любому из названных
д) ни к одному из названных
073. Какое понятие характеризует патологическое состояние, при котором на слизистой оболочке полости рта в виде отдельных симптомов проявляются заболевания организма?
Какое понятие характеризует патологическое состояние, при котором на слизистой оболочке полости рта в виде отдельных симптомов проявляются заболевания организма?
а) заболевание слизистой оболочки полости рта
б) повреждение слизистой оболочки полости рта
в) изменение слизистой оболочки полости рта
г) любой из названных
д) ни одно из названных
074. Симптом «гунтеровского» языка относится
а) к заболеванию слизистой оболочки полости рта
б) к повреждению слизистой оболочки полости рта
в) к изменению слизистой оболочки полости рта
г) к любому из названных
д) ни к одному из названных
075. Некрозы слизистой оболочки рта наблюдаются
а) при заболеваниях ЦНС
б) при хронических заболеваниях ЛОР-органов
в) при болезнях крови и кроветворных органов
г) при заболеваниях органов дыхания
д) при хронических заболеваниях желудка и других отделов пищеварительного тракта
076. Появлению хронических, рецидивирующих афт на слизистой оболочке рта детей способствуют
Появлению хронических, рецидивирующих афт на слизистой оболочке рта детей способствуют
а) вредная привычка прикусывать слизистую оболочку рта и щек
б) наличие рецидивирующих герпетических поражений губ и кожи лица у членов семьи
в) пломбы из разных металлов (галодент, серебряная и медная амальгамы), ортодонтические коронки
г) хронические заболевания ЛОР-органов, желудочно-кишечного тракта и др.
д) наследственные факторы, влияющие на особенности реактивности организма
077. При каком ритме рецидивов афт в полости рта можно назвать тяжелой форму заболевания?
а) ежемесячно
б) один раз в несколько лет
в) один раз в квартал
г) один раз в год
д) любой из названных
078. Стоматит Сеттона в период ремиссии характеризует
Стоматит Сеттона в период ремиссии характеризует
а) пузырек
б) волдырь
в) рубец
г) эрозия
д) пятно
079. При каких изменениях языка дети иногда жалуются на боли в языке от некоторых видов пищи?
а) складчатый язык
б) обложенный язык
в) «волосатый» язык
г) «географический» язык
д) сочетание складчатого и «географического» языка
080. Причинами хейлитов у детей являются
а) нарушение носового дыхания
б) ослабление тонуса мимической мускулатуры рта
в) нарушение управления круговой мышцей рта
г) ни один из названных
д) все названное
081. Ведущим при лечении хейлитов у детей является
Ведущим при лечении хейлитов у детей является
а) применение мазей, содержащих кортикостероиды
б) применение антибиотиков
в) восстановление функции смыкания губ
г) ликвидация вредных привычек
д) все перечисленное
082. Красная кайма, углы рта и прилежащая кожа поражаются
а) при сухой форме эксфолиативного хейлита
б) при экссудативной форме эксфолиативного хейлита
в) при атопическом (экзематозном) хейлите
г) при грандулярном хейлите
д) при образивном хейлите Манганотти
083. Главным в лечении хронических трещин губ (заеды) является
а) противовоспалительное лечение
б) противомикробное лечение
в) антимикотическое лечение
г) ортодонтическое лечение
д) миотерапия
084. Признаками стрепто-стафилококковых поражений (пиодермия) красной каймы губ, кожи лица и слизистой оболочки рта являются
Признаками стрепто-стафилококковых поражений (пиодермия) красной каймы губ, кожи лица и слизистой оболочки рта являются
а) повышение температуры тела предшествует высыпаниям
б) температура тела повышается при значительном распространении высыпаний
в) геморрагические корки на губах
г) единичные и сливающиеся эрозии, поверхностные изъязвления преимущественно на слизистой оболочке губ, кончика языка, реже единичные глубокие язвы с некротическим дном, плотными краями
д) толстые, желтые («медовые») корки, пустулезные высыпания на коже и красной кайме губ
085. Основным фактором для возникновения кандидоза у детей грудного возраста является
а) дисбактериоз
б) нарушения пищеварения
в) хроническая или острая травма (соской-пустышкой)
г) гиповитаминоз
д) ни один из названных
086. При кандидомикозе (молочнице) слизистой оболочки рта назначают
При кандидомикозе (молочнице) слизистой оболочки рта назначают
а) мази с антибиотиками
б) противовирусные мази
в) клотримазол (кавистен) — мазь или раствор после кормления ребенка
г) те же средства до кормления ребенка
д) ни одно из этих средств
087. Какое средство гигиены полости рта необходимо назначить ребенку с грибковым стоматитом?
а) зубную пасту «Ремодент» (содержит препарат «ремодент»)
б) зубную пасту «Ягодка» (содержит смесь буры с глицерином)
в) зубной эликсир «Здоровье» (содержит экстракт зверобоя)
г) зубную пасту «Лесная» (содержит хлорофилл: аскорбиновую кислоту)
д) гигиенический зубной порошок «С добрым утром!»
088. Клиническими признаками, характерными для многоформной экссудативной эритемы, являются
а) везикулярные высыпания на губах и окружающей коже
б) папулы на кистях, предплечьях, лице и других участках тела
в) корки на губах и коже
г) эрозии разных размеров и форм на любых участках слизистой оболочки рта на фоне разлитой гиперемии
д) все перечисленные
089. Наиболее характерной локализацией поражения кожи при многоформной экссудативной эритемии является локализация
Наиболее характерной локализацией поражения кожи при многоформной экссудативной эритемии является локализация
а) в подмышечной и паховой области
б) на тыльной поверхности кистей рук
в) на любых участках
г) поражения кожи не встречаются
д) все названные
090. Оптимальным для выявления источника аллергизации при многоформной экссудативной эритеме является
а) острый начальный период заболевания
б) период высыпания на слизистой оболочке полости рта
в) период ремиссии
г) повторный рецидив
д) любой из названных
091. Язвенно-некротический гингивостоматит Венсана вызывают
а) резкое снижение сопротивляемости организма в связи с неблагоприятными социальными факторами или тяжелыми заболеваниями
б) наличие кариозных зубов, отсутствие гигиены рта
в) препубертатный и пубертатный периоды развития
г) наличие фузоспириллярного симбиоза в десневом желобке
д) применение жесткой зубной щетки для чистки зубов
092. При стоматите Венсана используют
При стоматите Венсана используют
а) орошение полости рта антисептиками
б) оксигено-терапия
в) антисептическая гигиеническая обработка зубов
г) все перечисленные выше методы
д) ни один из перечисленных выше методов
093. При язвенно-некротическом гингиво-стоматите целесообразны
а) удаление только мягкого налета на зубах
б) удаление наддесневого и поддесневого зубного камня
в) удаление некротических участков в области поражения
г) глубокий кюретаж зубодесневых карманов
д) применение антибактериальных препаратов широкого спектра действия и средств, повышающих сопротивление организма, гигиена полости рта
094. Мягкую лейкоплакию в полости рта характеризует
а) пузырек
б) волдырь
в) рубец
г) эрозия
д) ни один из названных
Аллергические болезни слизистой полости рта у детей.
 Многоформная экссудативная эритема. Синдром Стивенса – Джонсона
Многоформная экссудативная эритема. Синдром Стивенса – Джонсона
1. КАРАГАНДИНСКИЙ ГОСУДАРСТВЕНЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ Кафедра стоматологии детского возраста с курсом хирургической стоматологии
Лекция: Аллергические болезни
слизистой полости рта у детей.
Многоформная экссудативная
эритема. Синдром Стивенса –
Джонсона. Синдром Лайелла.
Клиника, лечение
Лектор : Тулеутаева С.Т.
План лекции:
Этиология МЭЭ
Клиническая картина МЭЭ
Синдром Стивенса-Джонсона
Синдром Лайелла
Диагностика МЭЭ
Лечение МЭЭ
3. Этиология МЭЭ.
Многоформная экссудативная эритема (МЭЭ) (Erythema
exudativa multiforma), по данным большинства авторов,
рассматривается как инфекционно-аллергическое
заболевание. При этом большое значение придается
бактериальной аллергии, так как у многих больных
наблюдается сенсибилизация к стрептококку и
стафилококку. По последним данным, в ‘/з случаев
предполагается вирусная этиология заболевания, когда
инициальными факторами могут выступать вирусы
обычного герпеса, Коксаки или ECHO. Появились
Появились
сообщения о возникновении заболевания у лиц, страдающих рецидивирующей герпетической инфекцией по типу
иммунной реакции третьего типа, которое именуют
постгерпетической многоформной экссудативной
эритемой. Не только появление рецидивов МЭЭ, но и
начало заболевания довольно часто больные связывают с
приемом сульфаниламидов, антибиотиков,
пребыванием на холоде, обострением фокальной
инфекции ЛОР-органов или полости рта. У детей моложе
5 лет заболевание, как правило, не встречается.
Клиническая картина МЭЭ заболевания
складывается из различной степени выраженности
симптомов общего характера и проявлений на
слизистой оболочке полости рта и коже. Заболевание
начинается остро с появления чувства общего
недомогания, разбитости, болей в мышцах и суставах. Некоторые больные отмечают головную боль
и боль в глазных яблоках. Температура тела в этот
период может достигать 38—39°С. Заболевшие
успевают обычно получить несколько таблеток
сульфаниламидов или анитибиотиков, принимая
свое состояние за «простудное» или острое
респираторное заболевание, что не только ускоряет
появление типичных для заболевания симптомов на
коже и слизистых оболочках полости рта, но и влияет
на их выраженность. Следует отметить, что в ряде
Следует отметить, что в ряде
случаев в процесс вовлекается только слизистая
оболочка полости рта без поражения кожи.
Кожные высыпания
локализуются чаще на
открытых участях тела; а
также в межпальцевых
промежутках рук, на коже
лица, ушей и т.д. Вначале
появляются пятна
диаметром от 1 до 3—5 см,
которые затем
превращаются в синюшнокрасные пузыри с
западением в центре—
кокарды.В полости рта
наблюдается яркая
гиперемия. Одновременно
с кожными высыпаниями на
слизистой оболочке
полости рта появляются
пузыри различных
размеров. Как и на коже,
появлению патологических
элементов во рту
предшествует чувство зуда
и жжения, а затем возникает резкая
Из-за специфических
условий полости рта пузыри
лопаются, что ведет к
возникновению обширных
кровоточащих эрозивных
поверхностей с остатками
мацерированных стенок
пузырных образований. В
дальнейшем на эрозивных
поверхностях образуется
налет, губы покрываются
массивными кровянистыми
корками. У больных
У больных
повышена саливация,
отмечается сладковатый,
приторный запах изо рта.
У многих больных в
дальнейшем
обнаруживается
лимфаденит подчелюст
ных лимфатических узлов.
Слизистая оболочка десны,
как правило, не вовлекается
в процесс.
Поражения слизистой
оболочки резко
болезненны, кровоточат
даже при осторожном
открывании рта, что
приводит к отказу детей от
пищи.
Длительность и тяжесть
болезни во многом
зависят от того, возникает
ли заболевание как
рецидив или как впервые
появившийся острый
процесс. Однако даже при
соответствующем лечении
заболевание длится не
менее 2—3 нед.
9. Синдрома Фиссенже—Рандю или Стивенса—Джонсона.
Это заболевание характеризуется внезапным
началом, высокой температурой, тяжелым общим
состоянием. Наряду с поражением слизистой
оболочки полости рта и кожи могут поражаться
конъюнктивы глаз, слизистые оболочки носа,
половых органов и анального отверстия. Дети
Дети
бывают пассивны и адинамичны. Имеет место
учащение пульса до 100 ударов в минуту и более,
дыхание частое и поверхностное.
При аллергическом обследовании ребенка обычно
выявляется повышенная чувствительность его к
одному или нескольким препаратам
сульфаниламидного ряда или группе антибиотиков.
Лечение таких детей должно предусматривать
обязательную госпитализацию в педиатрический
стационар (желательно с наличием отделения
интенсивной терапии), так как без современного
лечения, по данным многих авторов, в 20% случаев
наступает летальный исход.
Общее лечение. В плане общего лечения должна
быть предусмотрена отмена причинных
медикаментов и проведение дезинтоксикационной
терапии: капельное введение изотонического
раствора хлорида натрия, хлорида калия,
реополиглюкина с глюконатом кальция, панангин,
гемодез и др. Показано парентеральное введение
антигистаминных препаратов и кортикостероидов в
соответствующих возрасту ребенка дозах.
Местное лечение. Местно в полости рта в
зависимости от стадии процесса применяют 0,1%
раствор протеолитических ферментов, растворы
фурацилина и ромозулана, кортикостероидные мази,
масляные растворы витамина А, мазь и желе
солкосерила. Соответствующая местная терапия
должна проводиться в области глаз, кожи и слизистой
оболочки половых органов.
12. синдром Лайелла
Крайне тяжелой формой МЭЭ является синдром
Лайелла [Lyell F., 1956], или эпидермальный
токсический некролиз. Характерно острое начало
заболевания с быстрым прогрессированием. На
фоне тяжелого общего состояния на коже
появляются крупные эритематозные пятна и пузыри.
Происходит отслойка эпидермиса, что ведет к
образованию сплошных эрозивных поверхностей,
напоминающих диффузный ожог второй степени.
Имеет место поражение слизистой оболочки полости
рта, глаз, желудочно-кишечного тракта, половых
органов, воздухоносных путей, а также внутренних
органов.
13. Диагностика МЭЭ
МЭЭ у детей не вызывает обычно затруднений, так как
заболевание проявляется у них преимущественно в тяжелой
форме в виде описанных симптомов. В случае возникновения у
ребенка симптомов неярко выраженной МЭЭ без типичных
кожных поражений диагностика заболевания бывает
затруднена. В таких случаях ее следует дифференцировать с
красным плоским лишаем, истинной пузырчаткой и
герпетиформным дерматитом Дюринга.
Для МЭЭ характерна сезонность, так как чаще всего она
появляется впервые или рецидивирует весной, в отличие от
названных выше заболеваний. При красном плоском лишае
редко страдает общее состояние больного. Обнаружение клеток
Тцанка при пузырчатке и их отсутствие при МЭЭ помогает
провести дифференциальную диагностику этих двух
заболеваний. При герпетиформном дерматите Дюринга
поражения слизистой оболочки полости рта возникают только
после появления высыпаний на коже.
Вялотекущую форму МЭЭ с локализацией очагов поражения
только на слизистой оболочке полости рта необходимо
дифференцировать со вторичным сифилисом. Необходимо
Необходимо
провести для уточнения диагноза серологические
исследования.
14. Лечение МЭЭ
В острый период предусматривает назначение
больным десенсибилизирующих препаратов,
поливитаминов и местного применения
кортикостероидных мазей в сочетании с
антисептиками, протеолитическими ферментами и
кератопластическими средствами. Взрослым
больным нередко назначают внутрь
кортикостероидные препараты. В отношении детей
следует придерживаться принципа, что
кортикостероиды внутрь или парентерально
назначаются только при тяжелых формах
заболевания в виде синдрома Стивенса—Джонсона
или Лайелла в стационарных условиях по существу
по жизненным показаниям. Дети с МЭЭ подлежат
взятию на диспансерный учет с целью проведения
комплекса оздоровительных мероприятий.
В межрецидивный период
рекомендуется прием препаратов,
повышающих иммунологические
защитные силы детского организма:
метилурацил, пентоксил, нуклеинат
натрия, левамизол, аскорутин,
препараты кальция б соответствующих
возрасту ребенка дозах. Важно
Важно
исключить возможность приема
медикаментов, которые способствовали
возниковению предыдущих рецидивов.
СПАСИБО ЗА ВНИМАНИЕ!
Стоматология для детей в Рязани
Детская стоматология — это раздел стоматологии, которая занимается лечением зубов и полости рта у детей с младенчества до подросткового возраста.
Детская стоматология занимается лечением полости рта у детей и профилактикой. Основная причина возникновения заболеваний зубов у детей — неправильный уход за ними. Молочные зубы детей подвержены таким же заболеваниям, как и постоянные у взрослых. Отличие в том, что заболевания на молочных зубах развиваются быстрее.
Отделения детской стоматологии существуют в Стоматологическом подразделении N°3 и Стоматологическом подразделении N°4 ГБУ РО «Стоматологической поликлиники N°1». Отделения оказывают как терапевтическую помощь (лечение кариеса и некариозных поражений твердых тканей зуба, профилактика кариеса) так и хирургическую помощь (удаление временных и постоянных зубов, амбулаторные операции, зубосохраняющие операции) детям до 18 лет. При проведении хирургического вмешательства применяется современная анестезия. Для безболезненного введения перед инъекционным обезболиванием выполняется аппликационная анестезия — место укола смазывается обезболивающим гелем с приятным фруктовым вкусом.
При проведении хирургического вмешательства применяется современная анестезия. Для безболезненного введения перед инъекционным обезболиванием выполняется аппликационная анестезия — место укола смазывается обезболивающим гелем с приятным фруктовым вкусом.
Кариес
Кариес – заболевание твердых тканей зуба, приводящее к образованию сначала повреждения, а потом полости в нем. В последние годы наблюдается тенденция к распространенности и интенсивности кариеса зубов у детей. Кариес молочных зубов часто обнаруживается у детей в возрасте 2-3 лет, но в некоторых случаях он может возникать и у ребенка младше 2 лет. Распространенность кариеса к 4 годам в разных регионах страны составляет 20-80.
Как правило, раннее поражение молочных зубов кариесом связано с поражением зубных зачатков еще во внутриутробном периоде. Формирование зубных зачатков у эмбриона начинается в первом триместре беременности.
По глубине поражения кариес молочных зубов разделяют на несколько типов.
1. Начальный — на эмали появляются белые пятна различной формы и величины, боль отсутствует. Если не проводить лечение, то процесс прогрессирует – пятна становятся темными, коричневыми, черными. При своевременном лечении дальнейшее развитие кариеса можно приостановить).
2. Поверхностный — дефект тканей зуба находится в пределах эмали. Кариозная полость может быть светлой или темной. Боль появляется при воздействии сладкого, кислого, соленого. Необходимо пломбирование полости.
3. Средний — поражается эмаль зуба и часть дентина (ткани внутри зуба). Боль может возникать от сладкого, соленого, холодного и горячего. Необходимо пломбирование полости.
4. Глубокий — поражена эмаль и большая часть дентина.) Метод лечения зависит от состояния пульпы – пломбирование или консервативное лечение — использование лечебных прокладок в сочетании с отсроченным пломбированием.
Кариес — процесс необратимый. При обнаружении кариозной полости необходимо как можно скорее обратиться к стоматологу. Его лечение заключается в формировании полости с последующим восстановлением анатомической формы и функциональной значимости зуба.
В зависимости от возраста ребенка мы предлагаем Вам пломбирование силикофосфатными и стеклоиономерными цементами, композитными материалами химического и светового отверждения.
Также производится лечение некариозных поражений твердых тканей зубов. Для устранения гиперчувствительности зубов в клинике используются фторлак, флюорпротектер, новый отечественный и импортные препараты.
Герметизация фиссур
Своевременная профилактика кариеса — основа сохранения зубов здоровыми.
Один из наиболее эффективных методов — герметизация фиссур, проводящаяся на временных и постоянных зубах в первые два года после прорезывания зубов.
Фиссуры — это углубления на жевательной поверхности зуба. Если фиссуры глубокие и узкие, в них скапливаются остатки пищи, что приводит к возникновению кариеса и разрушению зуба. Чтобы этого не произошло, зуб очищают с помощью паст и запечатывают фиссуры специальным материалом. Герметизация фиссур снижает вероятность возникновения кариеса до 45%.
Также практикуется покрытие зубов фторлаком — проверенный временем метод профилактики кариеса. Помимо того, лечащий врач порекомендует подбор средств по уходу за полостью рта и подкорректирует диету.
Заболевания твердых тканей зуба некариозного происхождения
Эти заболевания представляют собой не очень многочисленную, однако, разнообразную по клиническому проявлению и происхождению группу заболеваний. Большинство из них изучены недостаточно, что затрудняет проведение лечения и особенно профилактики. В последнее время наметился определенный успех в изучении этиологии (причин) и патогенеза (механизмов развития) некариозных поражений. Разнообразие этиологических (причинных) факторов, клинических проявлений препятствуют созданию всеобъемлющей клинической классификации некариозных поражений зубов.
Разнообразие этиологических (причинных) факторов, клинических проявлений препятствуют созданию всеобъемлющей клинической классификации некариозных поражений зубов.
В настоящее время наиболее распространены две классификации некариозных поражений.
- Поражения зубов, возникающие до их прорезывания
- Гипоплазия (недоразвитие) эмали.
- Гиперплазия (избыток) эмали.
- Эндемический флюороз зубов.
- Аномалии размера и формы зубов.
- Изменения цвета зубов.
- Наследственные нарушения развития зубов.
- Поражения зубов, возникающие после их прорезывания
- Пигментация зубов и налеты.
- Стирание твердых тканей.
- Клиновидный дефект.
- Эрозия зубов.
- Некроз твердых тканей зубов.
- Травма зубов.
- Гиперестезия (повышенная чувствительность) зубов.
Пульпиты зубов у детей
Пульпит – это воспаление пульпы зуба в результате проникновения в нее разнообразных патогенных микроорганизмов (чаще всего – стрептококков и стафилококков) из кариозной полости через слой дентина, расположенный между полостью и пульпой. Существует и другая, не столь часто встречающаяся, причина появления пульпита. Это – механическая травма (откол части зуба или травма при препарировании кариозной полости). Инфицирование пульпы зуба ребенка может произойти и через кровь в период острого инфекционного заболевания. В зависимости от тяжести и клинической картины заболевания, пульпиты у детей подразделяются на острые (несколько стадий) и хронические. Почти все формы пульпита в раннем детском возрасте могут возникнуть уже при неглубокой кариозной полости. При этом хронические пульпиты встречаются чаще.
Существует и другая, не столь часто встречающаяся, причина появления пульпита. Это – механическая травма (откол части зуба или травма при препарировании кариозной полости). Инфицирование пульпы зуба ребенка может произойти и через кровь в период острого инфекционного заболевания. В зависимости от тяжести и клинической картины заболевания, пульпиты у детей подразделяются на острые (несколько стадий) и хронические. Почти все формы пульпита в раннем детском возрасте могут возникнуть уже при неглубокой кариозной полости. При этом хронические пульпиты встречаются чаще.
Периодонтиты
При неадекватном лечении острого процесса или позднем обращении пациента к врачу воспаление переходит в хроническую стадию. Фиброзный периодонтит характеризуется бессимптомным течением. Жалоб на боль во время жевания у ребенка обычно нет. На рентгенограмме определяется деформация периодонтальной щели (в основном ее расширение). Фиброзный периодонтит у детей наблюдается редко и лишь в постоянных зубах.
Наиболее частой формой хронического периодонтита временных зубов является гранулирующий. У детей младшего возраста инфицирование периодонта и близлежащей кости приводит к разрушению костных балочек и замещению костного мозга грануляционной тканью, с образованием на десне (чаще со щечной стороны) свища с гнойным отделяемым. Корни временных зубов при гранулирующем периодонтите патологически резорбпруются, к тому же не с верхушек корней, а с дна полости зуба. После этого через разрушенное дно грануляции из периодонта «прорастают» в полость зуба, затем — в кариозную полость, что клинически подобно хроническому гипертрофическому пульпиту, с которым следует проводить дифференциальную диагностику по данным рентгенограмм.Хронический гранулирующий периодонтит у детей 2-3 лет может привести к гибели зачатка постоянного зуба или к нарушению эмалеобразования, что характеризуется прорезыванием зубов с пятнами и дефектами твердых тканей. Иногда хронический процесс может стать причиной смещения зачатка и аномалии прорезывания его.
Заболевания парадонта
Гингивит — воспаление десны, обусловленное неблагоприятным воздействием общих и местных факторов и протекающее без нарушения целостности зубодесневого прикрепления.
- Формы: катаральный, гипертрофический, язвенный.
- Течение: острое, хроническое, обострившееся, ремиссия.
- Распространенность: локализованный, генерализованный.
- Степень тяжести: легкая, средняя, тяжелая.
Пародонтит — воспаление тканей пародонта, которое характеризуется прогрессирующей деструкцией периодонтальной связки и кости. Течение: острое, хроническое, обострившееся (в том числе абсцедирующее), ремиссия. Степень тяжести: легкая, средняя, тяжелая. Распространенность: локализованный, генерализованный.
Пародонтоз — дистрофическое поражение пародонта.
Степень тяжести: легкая, средняя, тяжелая.
Течение: хроническое, ремиссия. Распространенность: генерализованный.
Идиопатические заболевания с прогрессирующим лизисом тканей пародонта (синдром Папийона-Лефевра, Х-гистиоцитоз, акатолазия, нейтропения, агам-маглобулинемия и др.)
Пародонтомы — опухолевые и опухолеподобные процессы пародонта. Причины возникновения пародонтом неизвестны. Они могут быть представлены истинными опухолями и опухолеподобными заболеваниями.Опухоли пародонта – это, прежде всего, опухоли мягких тканей пародонта, которые носят чаще всего доброкачест¬венный характер. Такие опухоли часто травмируются, изъязвляются, осложняются воспалительными процессами.
Опухолевидные заболевания пародонта — это такие заболевания, как эпулис, фиброматоз десен и некоторые другие. Развитие пародонтом тесно связано с зубочелюстной системой.
Клинические формы заболеваний пародонта у детей имеют много отличий от подобных состояний у взрослых. Объясняется это прежде всего тем, что все патологические процессы, обусловленные разными причинами, развиваются у ребенка в растущих, развивающихся и перестраивающихся тканях, которые морфологически и функционально незрелы, и в силу этого могущих неадекватно и нетождественно реагировать на аналогичные раздражители и причинные факторы, вызывающие заболевание пародонта у взрослых. Кроме того, большое значение имеет в патогенезе развития заболевания возможность диспропорции роста и созревание незрелых структур, которые могут возникать как внутри системы (зуб, периодонт, альвеолярная кость и т.д.), так и в структурах и системах, обеспечивающих и приспосабливающих весь организм к внешним условиям от рождения до старости.
Заболевания слизистой оболочки полости рта у детей
Слизистая оболочка полости рта имеет три слоя — эпителиальный, собственно слизистый и подслизистый. Соотношение этих слоев в разных участках полости рта разное. В одних больше выражен эпителиальный (спинка языка, твердое нёбо, десна), в других — собственно слизистый (губы и щеки), в третьих — подслизистый слой (переходная складка, дно ротовой полости), что соответствует особенностям функции слизистой оболочки. Соединение эпителия с подлежащим соединительно-тканным слоем осуществляется при помощи базальной мембраны.
Соотношение этих слоев в разных участках полости рта разное. В одних больше выражен эпителиальный (спинка языка, твердое нёбо, десна), в других — собственно слизистый (губы и щеки), в третьих — подслизистый слой (переходная складка, дно ротовой полости), что соответствует особенностям функции слизистой оболочки. Соединение эпителия с подлежащим соединительно-тканным слоем осуществляется при помощи базальной мембраны.
Заболевания слизистой оболочки полости рта в основной своей массе относятся к разряду болезней, профилактика которых требует не только пассивно-оборонительных, но в большей степени активно-конструктивных мер, направленных на человека и среду обитания. В настоящее время эпидемиология заболеваний слизистой оболочки полости рта является не вполне изученной, однако большинство заболеваний ранжировано в возрастном аспекте, и их распределение находится в прямой зависимости от степени зрелости иммунокомпетентной системы ребенка на различных ее уровнях и в различных ее звеньях.
Так, на первом году жизни легко возникают травматические повреждения даже от мягкой и эластичной пустышки или соски. У детей этого возраста легко развиваются также грибковые заболевания.
В раннем детском возрасте от 1 года до 3 лет характерным заболеванием является острый герпетический стоматит, а также у некоторых детей — рецидивирующий герпетический стоматит.
В дошкольном возрасте от 4 до 7 лет проявляются рецидивирующие афты полости рта, а также рецидивирующий герпетический стоматит. У школьников наиболее характерны болезни губ (хронические трещины, заеды, «метеорологический» и другие хейлиты), рецидивирующие афты полости рта, многоформная экссудативная эритема, рецидивирующий герпетический стоматит (обычно в средне- и тяжелых, иногда непрерывнорецидивирующих формах) с аллергическим компонентом.
Помните, даже если Вашего ребенка ничего не беспокоит, необходимо проходить профилактический осмотр 2 раза в год!
Аллергические поражения и изменения слизистой оболочки полости рта при различных заболеваниях органов и систем у детей Часть III
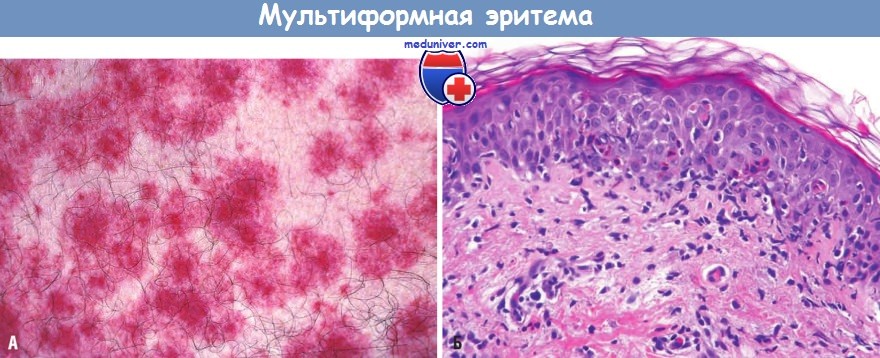
Острые аллергические реакции, такие как отек Квин ке, анафилактический шок, токсико-аллергический дерматит, многоформная экссудативная эритема, могут проявлять себя, наряду с изменениями других органов, повреждением слизистой оболочки ротовой полости.
Одновременно с оказанием неотложной помощи в случаях вовлечения в патологический процесс слизистой полости рта проводят местное лечение поврежденных участков слизистой.
При многоформной экссудативной эритеме через 1–2 дня после начала заболевания на слизистой ротовой полости появляются пузырьки. После их вскрытия обнаруживаются болезненные эрозии, покрытые фибринозным налетом. При локализации эрозий на губах, языке дети отказываются от еды, вследствие интоксикации нарушается сон. Существует две формы эритемы: инфекционно-аллергическая и токсико-аллергическая. Эритема может проявляться в тяжелой форме в виде синдрома Стивенса — Джонсона. При этой форме на слизистой полости рта образуются большие эритематозные пятна и пузыри. Затем появляются значительные по объему эрозивные участки.
Лечение включает в себя применение дезинтоксикационной терапии, антигистаминных препаратов, кортикостероидов, витаминов. Кортикостероиды применяют с осторожностью, только при тяжелой форме эритемы, синдроме Стивенса — Джонсона. Перед приемом пищи осуществляется обезболивание слизистой оболочки ротовой полости 0,25% раствором новокаина, цитралем, уснинатом натрия. Местное лечение зависит от стадии процесса и предусматривает назначение обезболивающих средств, нитрофуранов, протеолитических ферментов, природных антибактериальных препаратов. С началом эпителизации назначают кератопластики (аэрозоль «Ливиан», «Ромазулан», токоферола ацетат, ретинол, масло шиповника, мазь солкосерил, каротолин).
Перед приемом пищи осуществляется обезболивание слизистой оболочки ротовой полости 0,25% раствором новокаина, цитралем, уснинатом натрия. Местное лечение зависит от стадии процесса и предусматривает назначение обезболивающих средств, нитрофуранов, протеолитических ферментов, природных антибактериальных препаратов. С началом эпителизации назначают кератопластики (аэрозоль «Ливиан», «Ромазулан», токоферола ацетат, ретинол, масло шиповника, мазь солкосерил, каротолин).
Местное лечение предусматривает обезболивание, удаление зубного налета, корок, пленок. 0,1% водный раствор левамизола, лизоцим в виде полосканий способствуют повышению местного иммунитета.
Хронический рецидивирующий афтозный стоматит встречается чаще у школьников и подростков, частота заболевания нарастает с возрастом. В анамнезе жизни наблюдаются сопутствующие или перенесенные хронические заболевания органов пищеварения, кишечные инфекции, гельминтозы, отиты, риниты, синуситы, тонзиллиты. Афты расположены в виде эрозивных участков, ограничены гиперемированным венцом, покрыты фибринозным налетом, очень болезненны. Выделяют три периода течения заболевания — продромальный, период афты и язвы и период угасания. Локализуются афты чаще всего на слизистой щек, губ, переходных складок верхней и нижней челюстей, боковой поверхности и спинке языка, реже на нижней поверхности языка и на дужках. Обычно рецидивы бывают 1–2 раза в год, при более тяжелом течении — через 2–3 месяца.
Выделяют три периода течения заболевания — продромальный, период афты и язвы и период угасания. Локализуются афты чаще всего на слизистой щек, губ, переходных складок верхней и нижней челюстей, боковой поверхности и спинке языка, реже на нижней поверхности языка и на дужках. Обычно рецидивы бывают 1–2 раза в год, при более тяжелом течении — через 2–3 месяца.
Лечение включает в себя применение обезболивающих препаратов, антисептиков, ингалипта, гипосенсибилизирующих средств, гистаглобина, гистаглобулина, ваготила, анидных красителей, санацию ротовой полости.
Отдельной формой поражения является синдром Бехчета, или большой афтоз Турена. Обязательными симптомами являются афты слизистой оболочки ротовой полости, конъюнктивы, половых органов, развитие иридоциклита и слепоты. Афты при болезни Бехчета отличаются от обычных гораздо большей глубиной поражения слизистой, как правило, эрозивно-язвенные, очень болезненные, имеют желто-белый или сероватый налет.
Лекарственные препараты (сульфаниламиды, антибиотики, новокаин) могут давать осложнения — так называемую медикаментозную болезнь. Механизм токсического воздействия при этом очень сложный.
Механизм токсического воздействия при этом очень сложный.
Клинически заболевание проявляется разлитой гиперемией и отеком слизистой оболочки. Далее появляются пузыри и затем эрозии, покрытые фибринозной пленкой. Больных беспокоят мышечные, суставные боли, диспептический синдром. Верифицировать диагноз помогают данные анамнеза, клинические проявления. Лечение заключается в своевременном определении роли лекарственных веществ в развитии стоматита и их отмене. Показаны десенсибилизирующие препараты, поливитамины. Местное лечение предусматривает назначение антисептических полосканий, обезболивающих средств, эпителизирующих веществ.
Изменения слизистой оболочки полости рта наблюдаются при заболеваниях различных органов и систем ребенка.
Хронические заболевания желудка, кишечника, печени могут вызывать отек слизистой оболочки губ, щек, языка. В этих областях имеют место небольшие кровоизлияния, связанные с травмированием отечной слизистой оболочки во время еды. Может наблюдаться налет на спинке языка вследствие нарушения процессов ороговения и шелушения эпителия. Налет серовато-белого цвета. Иногда он имеет желтоватый оттенок при сочетанном поражении пищеварительной и билиарной систем. Количество налета зависит от периода заболевания и характера желудочной секреции.
Может наблюдаться налет на спинке языка вследствие нарушения процессов ороговения и шелушения эпителия. Налет серовато-белого цвета. Иногда он имеет желтоватый оттенок при сочетанном поражении пищеварительной и билиарной систем. Количество налета зависит от периода заболевания и характера желудочной секреции.
Хронический гиперацидный гастродуоденит , язвенная болезнь двенадцатиперстной кишки проявляют себя гипертрофией ните- и грибоподобных сосочков языка. При гипоацидных состояниях определяется десквамация эпителия и атрофия сосочков языка. Для дисбактериоза кишечника характерен десквамативный глоссит. Хронический рецидивирующий афтозный стоматит является одним из типичных проявлений дисбактериоза кишечника и гастродуоденита.
Поражения слизистой губ могут иметь место при хронических заболеваниях желудочно-кишечного тракта. Сухость, шелушение, вертикальные трещины характерны для заболеваний губ. В углах рта наблюдаются трещины, мацерация, шелушение. Нарушения всасывания витаминов и их эндогенного синтеза также приводят к вышеописанным изменениям.
Нарушения всасывания витаминов и их эндогенного синтеза также приводят к вышеописанным изменениям.
Манифестным проявлением хронических заболеваний желудочно-кишечного тракта является наличие патологических изменений в тканях парадонта: хронический гингивит и/или парадонтит. Важнейшим признаком хронических заболеваний билиарной системы является желтушное окрашивание мягкого неба и небных дужек, иногда — щек. На языке также может появляться желтый оттенок цвета слизистой. При хронических заболеваниях печени на слизистой рта иногда наблюдаются геморрагии.
При почечной патологии отечный синдром может проявляться в ротовой полости катаральным гингивитом. Отек слизистой оболочки щек, языка может привести к их повреждению и возникновению неспецифического стоматита. Наличие уремии вызывает бледность слизистой, сухость, налет на языке, аммиачный запах изо рта. Нередко имеют место некротические изменения слизистой оболочки полости рта.
Недостаточность кровообращения 2–3-й степени , наблюдающаяся при тяжелых поражениях сердечно-сосудистой системы, приводит к нарушению трофики тканей и, как следствие, — к возникновению выраженных некротических изменений в ротовой полости.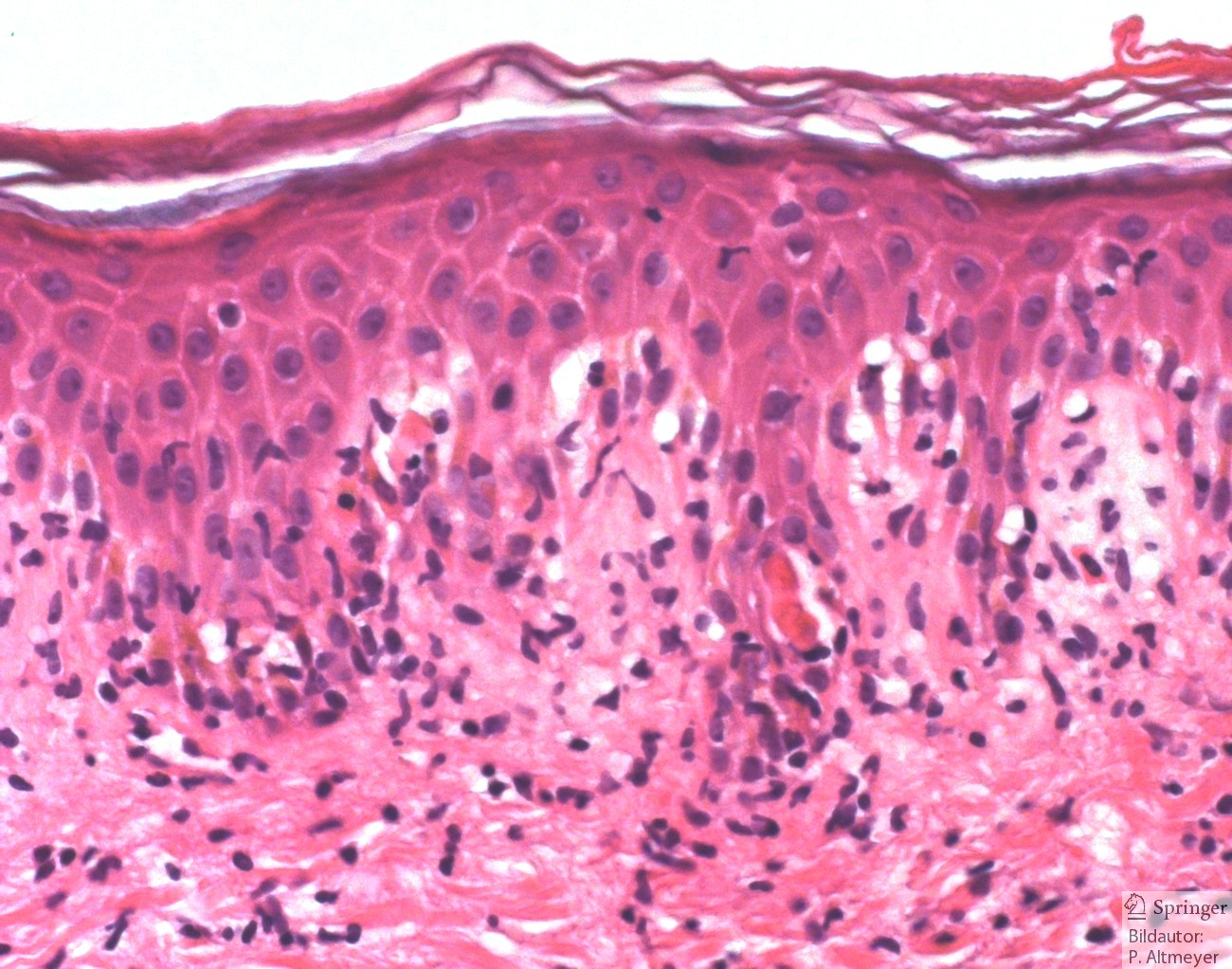 Началом этих изменений является, как правило, повреждение слизистой оболочки кариозным зубом. Появившийся язвенный дефект быстро увеличивается и углубляется. Окружающие язву ткани реагируют гипоэргически — отсутствует гиперемия, слабо выражены инфильтрация краев, болезненность, некротизированные ткани длительное время не отторгаются. Заживление язв происходит очень медленно при улучшении состояния больного ребенка и систематически проводимой местной терапии.
Началом этих изменений является, как правило, повреждение слизистой оболочки кариозным зубом. Появившийся язвенный дефект быстро увеличивается и углубляется. Окружающие язву ткани реагируют гипоэргически — отсутствует гиперемия, слабо выражены инфильтрация краев, болезненность, некротизированные ткани длительное время не отторгаются. Заживление язв происходит очень медленно при улучшении состояния больного ребенка и систематически проводимой местной терапии.
При заболеваниях эндокринной системы также могут иметь место изменения слизистой оболочки ротовой полости. Гипофункция передней доли гипофиза проявляется гипофизарным нанизмом, вызывающим снижение эластичности кожи, и, как следствие, появлением лучевых морщин вокруг рта. Эндемический кретинизм — проявление гипофункции щитовидной железы, манифестирует себя увеличением размеров губ, сухостью слизистой ротовой полости, наличием трещин. При юношеской микседеме (также гипофункция щитовидной железы) отмечается сухость слизистой языка, губ и увеличение их в размерах. Гиперфункция щитовидной железы проявляет себя снижением вкуса, складчатым языком.
Гиперфункция щитовидной железы проявляет себя снижением вкуса, складчатым языком.
Гиперфункция коркового вещества надпочечниковых желез характеризуется воспалением тканей парадонта, язвенными дефектами слизистой оболочки, кандидозом. Нарушение функции щитовидной железы может привести к развитию сахарного диабета. Причем изменения в полости рта являются первичными признаками болезни. Вначале появляется краевой гингивит, затем генерализованный парадонтит. Микотическая заеда при этом встречается также довольно часто. В углах рта появляется трещина, покрытая беловато-серыми корочками. Язык увеличен в размерах, покрыт микотическим налетом. Сухость в ротовой полости (ксеростомия) — одно из первых проявлений болезни. Ребенок может жаловаться на сладковатый привкус во рту. Слизистая рта блестящая, гиперемированная.
Использование антисептических, обезболивающих и кератопластических средств для местного лечения является обязательным компонентом терапии.
Мероприятия в поликлинике — ГБУЗ Стоматологическая поликлиника №1 г.
 Краснодар
Краснодар
31 мая 2019 г.
31 мая 2019г. в ГБУЗ «Стоматологическая поликлиника №1» состоялось плановое занятие в «Школе профилактики стоматологических заболеваний».
Врач-стоматолог Гаджиева С.И. рассказала об индивидуальной гигиене полости рта и зубов, методах и средствах ухода за полостью рта.
В доступной форме была предоставлена информация по видам лечебно-профилактических зубных паст, по лечебным препаратам, входящим в их состав, по основным требованиям, которым должны соответствовать зубные пасты для взрослых и детей. Также широко был освещен вопрос о зубных щетках: какие бывают, как выбирать и почему это важно. Были озвучены различные методики удаления зубного налета, было обращено внимание, что врач учитывает индивидуальные особенности полости рта и рекомендует пациенту наилучший метод, с помощью которого будет получен хороший очищающий эффект.
С информацией о зубных пастах выступила представитель компании «ГлаксоСмитКляйн», которая производит средства гигиены полости рта.
Лекция была информативна, сопровождалась слайд-показом.
В рамках проведенной «Школы профилактики» было отмечено, что 31 мая ежегодно отмечается Всемирный день без табака. Заведующая лечебно-профилактическим отделением Ростова Э.К. проинформировала присутствующих о вредных и смертельных последствиях потребления табака, способах отказа от курения табака, о последствиях воздействия вторичного табачного дыма, а также принципах здорового образа жизни.
Мероприятие посетило более 40 человек. Многие из них присутствовали на лекции со своими лечащими врачами. Задали интересующие их вопросы и получили подробные ответы.
Напоминаем, что четвертую пятницу каждого месяца с 13.00-14.00 часов в ГБУЗ «Стоматологическая поликлиника №1» проводится «Школа профилактики стоматологических заболеваний». Приглашаем всех желающих г.Краснодара и гостей, регулярно посещать данные мероприятия. На теоретических и практических занятиях каждый раз Вы будете узнавать много нового и интересного по стоматологической тематике.
Мы улыбаемся Вам, ВЫ улыбаетесь миру!
Многоформная экссудативная эритема — заболевание инфекционно-аллергической этиологии, начинается с подъема температуры, недомогания, и лишь спустя некоторое время появляются высыпания. Симптомы. Высыпания могут появиться только на коже (чаще всего на разгибательных поверхностях конечностей, ладонях, подошвах, половых органах) или только на губах, слизистой оболочке полости рта или на коже и слизистых одновременно. Нередко высыпаниям на слизистой рта предшествуют поражения на коже. Если сыпь на коже при многоформной экссудативной эритеме характеризуется значительным полиморфизмом (пятна и папулы, пузыри и др.), то на красной кайме губ и слизистой полости рта сыпь мономорфна. Во рту процесс начинается с покраснения и отечности слизистой и красной каймы губ, причем иногда отек губ достигает значительных размеров. Нередко на красной кайме губ в углах рта, коже губ пузыри и эрозии быстро покрываются серовато-белыми или кровянистыми, темными корками, затрудняющими открывание рта. При этом легко вторично присоединяется пиококковая инфекция и возникают желто-медового (гнойного) цвета корки. Вследствие резкой болезненности, обильного слюнотечения, общей значительной интоксикации состояние больного становится тяжелым, он отказывается от пищи, что приводит к истощению. |
Многоформная эритема — обзор
Общие соображения
Термин мультиформная эритема (EM) включает широкий спектр клинических проявлений, от эксклюзивных эрозий полости рта (оральная EM) до кожно-слизистых поражений от легких (EM незначительные) до тяжелых. множественных слизистых оболочек (EM major, синдром Стивенса – Джонсона [SJS]) или с поражением большой площади всей поверхности тела (токсический эпидермальный некролиз [TEN]). EM, SJS и TEN — все реакции кожной гиперчувствительности к определенным антигенам.SJS и TEN когда-то классифицировались как отдельные объекты, но теперь широко признаны как имеющие сходные этиопатогенезы, различающиеся только степенью тяжести, измеряемой процентом поражения поверхности тела. Идентификация EM имеет решающее значение, поскольку считается, что повторное воздействие антигенов-нарушителей способствует развитию более серьезных реакций, таких как SJS и TEN. 1 Хотя существуют значительные различия между EM minor, EM major, SJS и TEN в отношении тяжести и клинического проявления, все варианты имеют две общие черты: типичные или менее типичные кожные поражения-мишени и сателлитно-клеточный или более распространенный некроз эпителия. Клинически большая ЭМ характеризуется типичными или приподнятыми атипичными мишенями, расположенными на конечностях и / или лице (рис. 168.1). SJS диагностируется, когда поражения представляют собой плоские, атипичные мишени или пурпурные пятна, которые широко распространены или распределены по туловищу. 2
Клинически большая ЭМ характеризуется типичными или приподнятыми атипичными мишенями, расположенными на конечностях и / или лице (рис. 168.1). SJS диагностируется, когда поражения представляют собой плоские, атипичные мишени или пурпурные пятна, которые широко распространены или распределены по туловищу. 2
Среди большого числа предполагаемых этиологических факторов отличительной чертой между EM и SJS / TEN является то, что вирус простого герпеса или микоплазменные инфекции участвуют примерно в 90% случаев EM minor, тогда как в 80% случаев SJS и TEN вызываются системными препаратами, в основном противосудорожными, сульфаниламидами, нестероидными противовоспалительными препаратами, аллопуринолом и антибиотиками.Возможно, что некоторые случаи ЭМ, связанные с различными инфекциями дыхательных путей, желудочно-кишечного тракта или мочевыводящих путей, могут представлять собой единственную специфическую реакцию замедленной чувствительности к липополисахариду бактериального эндотоксина.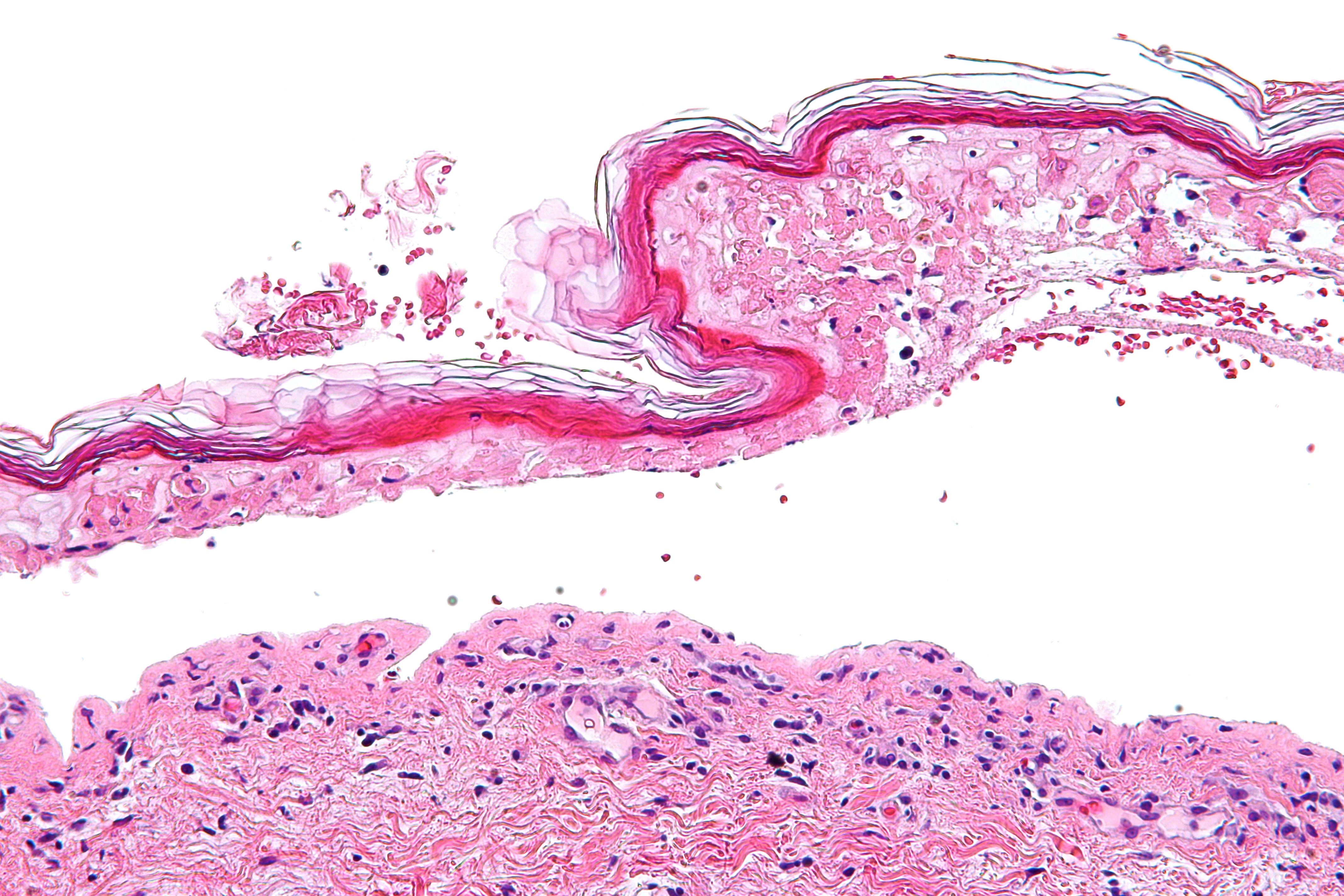 3 Различные вакцины (например, вакцины; туберкулеза; полиомиелита; вируса папилломы человека; бациллы Кальметта-Герена [БЦЖ]; дифтерии, столбняка и коклюша [DTaP]; кори, эпидемического паротита и краснухи [MMR]; менингококковый; пневмококковый; бешенство), пищевые добавки (например,например, бензоаты, нитробензол), пищевая аллергия, химические вещества (например, духи, терпены) и другие инфекционные организмы — все они индуцировали ЭМ. Такие соединения, как формальдегид, акрилонитрил и хлорированные углеводороды, также были связаны с сообщениями о случаях EM, SJS или TEN. 4
3 Различные вакцины (например, вакцины; туберкулеза; полиомиелита; вируса папилломы человека; бациллы Кальметта-Герена [БЦЖ]; дифтерии, столбняка и коклюша [DTaP]; кори, эпидемического паротита и краснухи [MMR]; менингококковый; пневмококковый; бешенство), пищевые добавки (например,например, бензоаты, нитробензол), пищевая аллергия, химические вещества (например, духи, терпены) и другие инфекционные организмы — все они индуцировали ЭМ. Такие соединения, как формальдегид, акрилонитрил и хлорированные углеводороды, также были связаны с сообщениями о случаях EM, SJS или TEN. 4
Все варианты ЭМ имеют общий механизм. Доказательства указывают на опосредованную Т-клетками иммунную реакцию на преципитирующий агент, которая приводит к цитотоксической иммунологической атаке на кератиноциты, которые экспрессируют чужеродные антигены.Последующая субэпителиальная и интраэпителиальная везикуляция приводит к широко распространенному образованию пузырей и эрозий. 5
5
Лейкоцитарный антиген человека (HLA) -DQ3 тесно коррелирует с рецидивирующей ЭМ и может быть маркером, позволяющим отличить ЭМ, ассоциированную с герпесом, от других кожных заболеваний. 6 Биопсия может помочь предсказать прогрессирование заболевания от поражений EM до SJS или TEN. 7
ЭМ обычно встречается у молодых людей в возрасте от 20 до 40 лет и чаще встречается у женщин по сравнению с мужчинами (1.5: 1.0). Сообщаемый уровень распространенности ЭМ составляет менее 1%, а уровень распространенности оральных поражений ЭМ колеблется от 35% до 65% среди пациентов с кожными поражениями. 8 Число случаев ЭМ увеличивается у онкологических больных, которым были назначены иммунотерапевтические или эндокринные терапевтические препараты или которые проходят лучевую терапию.
Клиническая картина мультиформной эритемы: история болезни, физикальное обследование, осложнения
Автор
Jose A Plaza, MD Директор дерматопатологии, профессор патологии и дерматологии, Медицинский центр Wexner при Университете штата Огайо
Jose A Plaza, MD является членом следующих медицинских обществ: Американской медицинской ассоциации, Американского общества клинической патологии , Американское общество дерматопатологов, Международное общество дерматопатологов
Раскрытие: Ничего не раскрывать.
Соавтор (ы)
Виктор Г. Прието, доктор медицинских наук Ференц и Филлис Дьорки Кафедра исследований и образования в области патологии, профессор кафедры патологии и дерматологии, Онкологический центр Андерсона Университета Техаса
Виктор Прието, доктор медицинских наук, является членом следующие медицинские общества: Американская ассоциация развития науки, Американская медицинская ассоциация, Американское общество клинической патологии, Американское общество дерматопатологов, Колледж американских патологов, Европейское общество патологов, Международное общество дерматопатологов, Общество исследовательской дерматологии, США и Канадская академия патологии
Раскрытие информации: Служить (d) в качестве директора, должностного лица, партнера, сотрудника, советника, консультанта или попечителя для: Myriad (консультант по тесту MyPath при меланоцитарных поражениях).
Главный редактор
Уильям Д. Джеймс, доктор медицины Пол Р. Гросс, профессор дерматологии, заместитель председателя, директор программы резидентуры, факультет дерматологии, Медицинская школа Университета Пенсильвании
Джеймс, доктор медицины Пол Р. Гросс, профессор дерматологии, заместитель председателя, директор программы резидентуры, факультет дерматологии, Медицинская школа Университета Пенсильвании
Уильям Д. Джеймс, доктор медицины, является членом следующих медицинских обществ: Американских Академия дерматологии, Общество следственной дерматологии
Раскрытие информации: Полученный доход в размере 250 долларов США или выше от: Elsevier; WebMD.
Благодарности
Burke A Cunha, MD Профессор медицины Медицинской школы государственного университета Нью-Йорка в Стоуни-Брук; Заведующий отделением инфекционных болезней больницы Уинтропского университета
Burke A Cunha, MD является членом следующих медицинских обществ: Американского колледжа грудных врачей, Американского колледжа врачей и Американского общества инфекционных болезней
webmd.com»> Раскрытие: Ничего не нужно раскрывать.Стивен К. Дронен, доктор медицины, FAAEM Председатель, отделение неотложной медицины, Медицинский центр ЛеКонт
Стивен Дронен, доктор медицины, FAAEM является членом следующих медицинских обществ: Американской академии неотложной медицины и Общества академической неотложной медицины
Раскрытие: Ничего не нужно раскрывать.
Джеймс Фостер, MD, MS Консультант, Отделение неотложной медицины, Palomar Pomerado Health
Джеймс Фостер, доктор медицины, магистр медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американский колледж врачей неотложной помощи и Phi Beta Kappa
Раскрытие: Ничего не нужно раскрывать.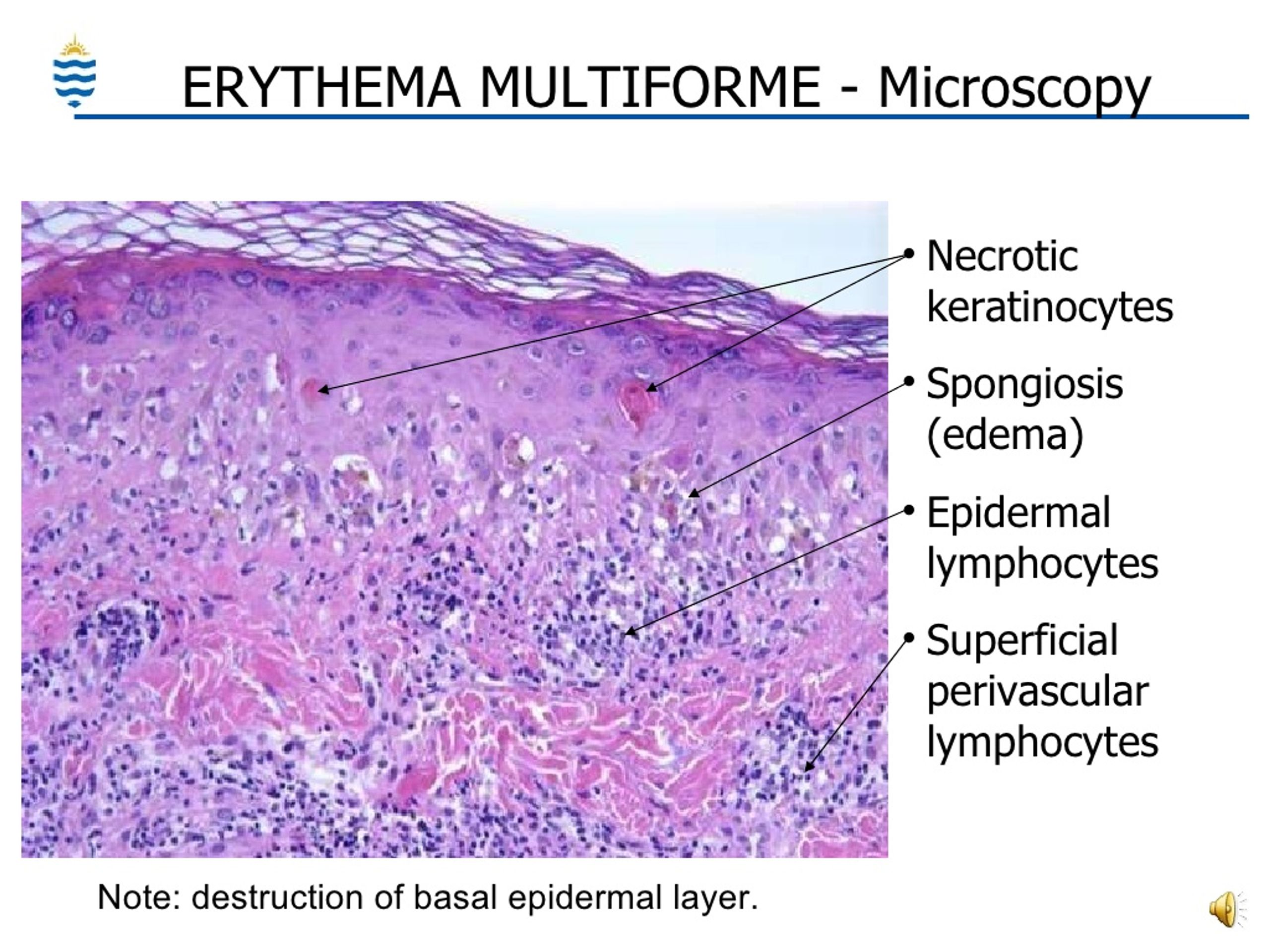
Уоррен Р. Хейманн, доктор медицины Заведующий отделением дерматологии, профессор отделения внутренней медицины Медицинского и стоматологического университета Нью-Джерси-Медицинская школа Нью-Джерси
Уоррен Р. Хейманн, доктор медицины, является членом следующих медицинских обществ: Американской академии дерматологии, Американского общества дерматопатологов и Общества исследовательской дерматологии
Раскрытие: Ничего не нужно раскрывать.
Джеффри Ли Кишияма, доктор медицины Ассистент клинического профессора медицины, Калифорнийский университет, Сан-Франциско, медицинский факультет; Консультанты, специалисты по аллергии и астме Исследовательского центра долины Санта-Клара
Раскрытие: Ничего не нужно раскрывать.
Олуфунмилайо Огунделе, MD Ассистент клинического инструктора, штатный врач, Отделения неотложной помощи и внутренней медицины, Государственный университет Нью-Йорка, Нижний штат Нью-Йорк, Госпитальный центр округа Кингс
Олуфунмилайо Огунделе, доктор медицины, является членом следующих медицинских обществ: Американской медицинской ассоциации и Общества академической неотложной медицины
Раскрытие: Ничего не нужно раскрывать.
Чулабхорн Пруксачаткунакорн, доктор медицины Заведующий отделением дерматологии, профессор отделения педиатрии медицинского факультета Университета Чиангмая, Таиланд
Чулабхорн Пруксачаткунакорн является членом следующих медицинских обществ: Американской академии дерматологии, Международного общества детской дерматологии и Общества детской дерматологии
webmd.com»> Раскрытие: Ничего не нужно раскрывать.Don R Revis Jr, MD Консультант, Отделение хирургии, Отделение пластической и реконструктивной хирургии, Медицинский колледж Университета Флориды
Дон Р. Ревис-младший, доктор медицинских наук, является членом следующих медицинских обществ: Американского колледжа хирургов, Американской медицинской ассоциации, Американского общества эстетической пластической хирургии и Американского общества пластических хирургов
Раскрытие: Ничего не нужно раскрывать.
Марк А. Сильверберг, MD, MMB, FACEP Ассистент профессора, заместитель директора резидентуры, Департамент неотложной медицины, Медицинский колледж Нижнего штата Нью-Йорка; Персонал-консультант, Отделение неотложной медицины, Университетская больница Статен-Айленда, Больница округа Кингс, Университетская больница, Медицинский центр в Нижнем штате Нью-Йорка
webmd.com»> Марк А. Сильверберг, доктор медицинских наук, MMB, FACEP является членом следующих медицинских обществ: Американского колледжа врачей скорой помощи, Американской медицинской ассоциации, Совета директоров резидентур по неотложной медицине и Общества академической неотложной медициныРаскрытие: Ничего не нужно раскрывать.
Дебра Слэппер, MD Консультант, Отделение неотложной медицины, Госпиталь Святого Антония
Дебра Слэппер, доктор медицины, является членом следующих медицинских обществ: Американская академия неотложной медицины
Раскрытие: Ничего не нужно раскрывать.
Майкл Дж. Уэллс, доктор медицины Доцент, кафедра дерматологии, Центр медицинских наук Техасского технологического университета, Медицинская школа Пола Л. Фостера
Фостера
Майкл Дж. Уэллс, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американской академии дерматологии, Американской медицинской ассоциации и Техасской медицинской ассоциации
Раскрытие: Ничего не нужно раскрывать.
Многоформная эритема как первый признак неполной болезни Кавасаки | Итальянский педиатрический журнал
Болезнь Кавасаки является наиболее распространенным системным васкулитом в детском возрасте после пурпуры Геноха-Шонлейна и наиболее частой причиной приобретенных пороков сердца среди детей, живущих в западных странах [11]. С момента ее выявления в 1967 г. [12] в настоящее время принято считать, что болезнь Кавасаки может рассматриваться как непрерывный спектр, варьирующийся от неполных до полных форм, который включает все диагностические критерии [13].Диагностические критерии болезни Кавасаки, постулируемые Американской кардиологической ассоциацией: лихорадка, сохраняющаяся не менее 5 дней при наличии как минимум 4 основных признаков, таких как изменения конечностей (острая эритема ладоней / подошв или отек кистей / стоп; подострое околоногтевое шелушение пальцев). / пальцы ног), полиморфная экзантема, двусторонняя бульбарная инъекция конъюнктивы без экссудата, изменения губ и полости рта (эритема, трещины губ, клубничный язык, диффузная инъекция слизистой оболочки полости рта и глотки), шейная лимфаденопатия (> 1.Диаметром 5 см), обычно односторонние [1]. Все эти признаки неспецифичны и часто совпадают с другими заболеваниями, особенно с системным ювенильным идиопатическим артритом [1]. В нашем случае это состояние было исключено из-за отсутствия типичных клинических признаков, таких как артрит, перемежающаяся лихорадка, мимолетная красная сыпь, гепатоспленомегалия или серозит. Распространенность неполной болезни Кавасаки составляет 15-36% [6]. Недавний отчет о группе из 955 пациентов показал, что случаи с неполной формой составляли 23% от всей когорты; у пациентов с неполной болезнью Кавасаки средний интервал от начала до постановки диагноза был на 1 день больше, и вероятность их лечения внутривенными иммуноглобулинами была ниже (86% против 96%).
/ пальцы ног), полиморфная экзантема, двусторонняя бульбарная инъекция конъюнктивы без экссудата, изменения губ и полости рта (эритема, трещины губ, клубничный язык, диффузная инъекция слизистой оболочки полости рта и глотки), шейная лимфаденопатия (> 1.Диаметром 5 см), обычно односторонние [1]. Все эти признаки неспецифичны и часто совпадают с другими заболеваниями, особенно с системным ювенильным идиопатическим артритом [1]. В нашем случае это состояние было исключено из-за отсутствия типичных клинических признаков, таких как артрит, перемежающаяся лихорадка, мимолетная красная сыпь, гепатоспленомегалия или серозит. Распространенность неполной болезни Кавасаки составляет 15-36% [6]. Недавний отчет о группе из 955 пациентов показал, что случаи с неполной формой составляли 23% от всей когорты; у пациентов с неполной болезнью Кавасаки средний интервал от начала до постановки диагноза был на 1 день больше, и вероятность их лечения внутривенными иммуноглобулинами была ниже (86% против 96%). Однако совпадающие лабораторные данные и аномалии коронарных артерий подтвердили, что эти две формы можно рассматривать как две стороны одной медали [7]. В соответствии с алгоритмом, предложенным Американской кардиологической ассоциацией [1], у всех детей с необъяснимой лихорадкой в течение ≥ 5 дней, связанной с 2 или 3 основными клиническими признаками болезни Кавасаки, следует учитывать неполную болезнь Кавасаки. Лабораторные данные могут помочь в диагностике системного воспаления (СОЭ ≥ 40 мм / час и СРБ ≥ 3.0 мг / дл) связан с другими дополнительными лабораторными критериями, такими как гипоальбуминемия (альбумин <3,0 г / дл), анемия из-за возраста, повышение уровня аланинаминотрансферазы, тромбоцитоз (тромбоциты через 7 дней> 450000 / мм 3 ), лейкоцитоз (количество лейкоцитов> 15 000 / мм 3 ) и стерильная лейкоцитурия (моча> 10 лейкоцитов / поле с большим увеличением). При наличии минимум 3 дополнительных критериев, как в нашем случае, необходимо проводить лечение внутривенными иммуноглобулинами и УЗИ сердца [1].
Однако совпадающие лабораторные данные и аномалии коронарных артерий подтвердили, что эти две формы можно рассматривать как две стороны одной медали [7]. В соответствии с алгоритмом, предложенным Американской кардиологической ассоциацией [1], у всех детей с необъяснимой лихорадкой в течение ≥ 5 дней, связанной с 2 или 3 основными клиническими признаками болезни Кавасаки, следует учитывать неполную болезнь Кавасаки. Лабораторные данные могут помочь в диагностике системного воспаления (СОЭ ≥ 40 мм / час и СРБ ≥ 3.0 мг / дл) связан с другими дополнительными лабораторными критериями, такими как гипоальбуминемия (альбумин <3,0 г / дл), анемия из-за возраста, повышение уровня аланинаминотрансферазы, тромбоцитоз (тромбоциты через 7 дней> 450000 / мм 3 ), лейкоцитоз (количество лейкоцитов> 15 000 / мм 3 ) и стерильная лейкоцитурия (моча> 10 лейкоцитов / поле с большим увеличением). При наличии минимум 3 дополнительных критериев, как в нашем случае, необходимо проводить лечение внутривенными иммуноглобулинами и УЗИ сердца [1].
Случай, о котором мы рассказали, особенно интересен необычным проявлением неполной болезни Кавасаки. Действительно, мультиформная эритема была описана как кожное проявление классической болезни Кавасаки только у 2 маленьких детей, у 22-месячной девочки в 1979 году [9] и у 16-месячного мальчика в 2010 году [10]. Кроме того, у других 3 пациентов была описана болезнь Кавасаки, связанная с кольцевидными поражениями [14]. Насколько нам известно, это первое сообщение о многоформной эритеме как первом признаке неполной болезни Кавасаки.
Кожная сыпь при болезни Кавасаки описывается как эритематозная сыпь, обычно появляющаяся в течение 5 дней после начала лихорадки. Чаще всего встречается неспецифическая диффузная пятнисто-папулезная сыпь. Иногда были описаны некоторые другие кожные картины, такие как крапивница, скарлатинообразная сыпь, эритродермия, многоформная эритема, или, в редких случаях, мелкие микропустулезные высыпания. Сыпь обычно обширная, с поражением туловища и конечностей и с акцентом в области промежности, где может произойти раннее шелушение [1]. В нашем случае сыпь проявилась в первый день лихорадки в виде кольцевых, слегка зудящих кожных проявлений, которые превратились в множественные целеподобные эритематозные поражения, совместимые с мультиформной эритемой на 4 -й -й день лихорадки. Многоформная эритема была более заметной на конечностях, включая ладони и подошвы, при относительно необычной щадящей части туловища. Мы не наблюдали изменений конечностей, губ и полости рта.
В нашем случае сыпь проявилась в первый день лихорадки в виде кольцевых, слегка зудящих кожных проявлений, которые превратились в множественные целеподобные эритематозные поражения, совместимые с мультиформной эритемой на 4 -й -й день лихорадки. Многоформная эритема была более заметной на конечностях, включая ладони и подошвы, при относительно необычной щадящей части туловища. Мы не наблюдали изменений конечностей, губ и полости рта.
Многоформная эритема — это острое, самоограничивающееся, иногда повторяющееся заболевание кожи, которое считается реакцией гиперчувствительности, связанной с определенными инфекциями, в частности вирусом простого герпеса и микоплазмой пневмонии, а также с такими лекарствами, как пенициллины и нестероидные противовоспалительные препараты. обычно используется у детей [15].Обычно это происходит у взрослых от 20 до 40 лет, хотя может встречаться и у детей [15, 16]. Многоформная эритема обычно имеет легкие продромальные симптомы или их отсутствие, и пациенты могут испытывать зуд и жжение в месте высыпания. Типичные целевые поражения могут не проявляться в течение нескольких дней после начала, когда обычно присутствуют поражения различной клинической морфологии, отсюда и название эритемы «мультиформная» [15, 17]. Диагностика мультиформной эритемы является клинической и требует тщательной дифференциальной диагностики, поскольку ее проявления связаны с чрезвычайно широким рядом заболеваний, таких как лекарственная сыпь, красная волчанка, синдром Стивенса-Джонсона, токсический эпидермальный некролиз, крапивница, вирусные экзантемы и васкулит [15 ].
Типичные целевые поражения могут не проявляться в течение нескольких дней после начала, когда обычно присутствуют поражения различной клинической морфологии, отсюда и название эритемы «мультиформная» [15, 17]. Диагностика мультиформной эритемы является клинической и требует тщательной дифференциальной диагностики, поскольку ее проявления связаны с чрезвычайно широким рядом заболеваний, таких как лекарственная сыпь, красная волчанка, синдром Стивенса-Джонсона, токсический эпидермальный некролиз, крапивница, вирусные экзантемы и васкулит [15 ].
В описанном нами случае коронарных аномалий не было, но электрокардиография показала полностью обратимые нарушения реполяризации желудочков. Это открытие совместимо с болезнью Кавасаки, при которой ЭКГ может показывать аритмию, удлиненный интервал PR или неспецифические изменения ST и T [1]. Наконец, мы продемонстрировали предыдущую инфекцию Streptococcus pyogenes и выдвинули гипотезу о том, что она является триггером развития болезни Кавасаки, как описано ранее [14, 18]. Инфекционный триггер болезни Кавасаки был заподозрен по эпидемиологическим характеристикам, таким как возраст пораженных детей, сезонность случаев и частота вспышек и эпидемий в общинах [1]; однако ни один известный инфекционный агент постоянно не обнаруживается [19]. Поскольку стрептококки являются инфекционными агентами, связанными даже с многоформной эритемой [20], можно предположить, что в нашем случае инфекция Streptococcus pyogenes могла быть общим триггером, лежащим в основе обоих состояний, причем болезнь Кавасаки является конечным результатом обширной иммунной активации. в предрасположенном хозяине.
Инфекционный триггер болезни Кавасаки был заподозрен по эпидемиологическим характеристикам, таким как возраст пораженных детей, сезонность случаев и частота вспышек и эпидемий в общинах [1]; однако ни один известный инфекционный агент постоянно не обнаруживается [19]. Поскольку стрептококки являются инфекционными агентами, связанными даже с многоформной эритемой [20], можно предположить, что в нашем случае инфекция Streptococcus pyogenes могла быть общим триггером, лежащим в основе обоих состояний, причем болезнь Кавасаки является конечным результатом обширной иммунной активации. в предрасположенном хозяине.
После публикации алгоритма Американской кардиологической ассоциации в 2004 году диагноз неполной болезни Кавасаки увеличился, в первую очередь за счет систематического выполнения лабораторных исследований [21]. В самом деле, даже если лабораторные данные неполных случаев, кажется, частично совпадают с результатами классических, они могут оказаться полезными для усиления или уменьшения подозрений на неполную болезнь Кавасаки [1]. Тем не менее, описание случаев болезни Кавасаки, характеризующихся необычной клинической картиной, чрезвычайно полезно для планирования диагноза столь интригующей болезни.
Тем не менее, описание случаев болезни Кавасаки, характеризующихся необычной клинической картиной, чрезвычайно полезно для планирования диагноза столь интригующей болезни.
Многоформная эритема: что нам известно-dvm360
Многоформная эритема (EM), необычное воспалительное заболевание кожи, часто возникает внезапно и может поражать кожу, слизистые оболочки и место их соединения (слизисто-кожный переход). Состояние может усиливаться и ослабевать, может проходить самостоятельно или может потребовать более глубокого диагностического обследования и терапевтического вмешательства.
Патогенез
В настоящее время считается, что реакция гиперчувствительности, опосредованная клетками, направлена против определенных антигенов (например,грамм. инфекционные организмы, лекарства, продукты питания, другие вещества). У собак и кошек было задействовано множество лекарств и лекарств. Антибиотики включают пенициллины, амоксициллин, цефалоспорины и потенцированные триметопримом сульфаниламиды . Другие связанные с этим лекарственные препараты включают диэтилкарбамазин, левамизол, левотироксин, гризеофульвин, ауротиоглюкозу и пропилтиоурацил, препарат от блох на основе d-лимонена и зонисамид. Многие сообщения об этих лекарствах, вызывающих ЭМ, являются анекдотическими, поскольку провокационные тесты не проводились.
Другие связанные с этим лекарственные препараты включают диэтилкарбамазин, левамизол, левотироксин, гризеофульвин, ауротиоглюкозу и пропилтиоурацил, препарат от блох на основе d-лимонена и зонисамид. Многие сообщения об этих лекарствах, вызывающих ЭМ, являются анекдотическими, поскольку провокационные тесты не проводились.
Разнообразные продукты, такие как говядина или соя, некоторые коммерческие корма для собак и нутрицевтики были определены как триггеры. EM может быть связан с неоплазией (паранеопластический синдром), нарушениями соединительной ткани или инфекциями (например, с Staphylococcus или Pseudomonas spp). У более чем 25% пациентов основная причина может быть идиопатической.
Хотя точный патогенез ЭМ до конца не изучен, известно, что эти антигены могут изменять клетки кожи (кератиноциты), заставляя антигены выделять различные вещества или обнаруживать их на своей клеточной поверхности.Привлечение Т-клеток (лимфоцитов) к антиген-измененным кератиноцитам в конечном итоге приводит к гибели отдельных клеток (апоптозу) в пораженной области из-за прямой цитотоксичности.
Классификация мультиформной эритемы
В медицине человека ЭМ разделена на несколько категорий в зависимости от тяжести заболевания и степени поражения кожи. Схема классификации животных была экстраполирована на основе данных человека следующим образом: 1 :
- Многоформная эритема определяется как плоская или приподнятая, фокальная или многоочаговая, целевая или полициклическая эритематозная или пурпурная, макулярная или пятнистая сыпь, поражающая менее 50 человек. % от общей площади поверхности тела.
- EM незначительный определяется как поражение одной (или не) поверхности слизистой оболочки и менее 10% общей площади поверхности тела.
- EM major определяется как поражение более чем одной поверхности слизистой оболочки.
- Синдром Стивенса-Джонсона (SJS) описывается как эритематозные или пурпурные, макулярные или пятнистые высыпания, поражающие более 50% общей площади поверхности тела.
 ( Токсический эпидермальный некролиз [TEN] перекрывается с SJS, когда отслоение эпидермиса затрагивает от 10% до 30% общей площади поверхности тела.Когда прикрепление эпидермиса охватывает более 30% общей площади поверхности тела, заболевание обозначается как TEN.)
( Токсический эпидермальный некролиз [TEN] перекрывается с SJS, когда отслоение эпидермиса затрагивает от 10% до 30% общей площади поверхности тела.Когда прикрепление эпидермиса охватывает более 30% общей площади поверхности тела, заболевание обозначается как TEN.) - Возвышенные поражения EM будут отличать его от SJS и TEN, при которых поражения плоские у большинства пациентов.
- Сходство собачьей ЭМ с ЭМ человека больше гистологическое, чем клиническое. Собачья ЭМ больше всего похожа на большую ЭМ человека или SJS с точки зрения поражения кожи, системных заболеваний и прогрессирования заболевания. 1
Клиническая картина
У собак и кошек с ЭМ можно отметить различные поражения.Ранние поражения могут проявляться в виде папул, эритематозных пятен и бляшек. Поражения могут прогрессировать до серпигинозных или классических целевых очагов, которые выступают по краям и имеют красный центр (, рис. 1, ). Вторичная инфекция также может включать шелушение, образование корок или выделения из поражений. Наиболее пораженные участки кожи включают брюшную, паховую и подмышечную области, ротовую полость, ушные раковины и подушечки стопы.
Вторичная инфекция также может включать шелушение, образование корок или выделения из поражений. Наиболее пораженные участки кожи включают брюшную, паховую и подмышечную области, ротовую полость, ушные раковины и подушечки стопы.
Почти у 50% пациентов поражаются кожные и слизистые оболочки. Поражения слизистой оболочки часто проявляются в виде пузырьков и булл, которые со временем прогрессируют до изъязвлений.В некоторых случаях легкого заболевания поражения могут со временем спонтанно регрессировать. Удаление предполагаемого триггера может привести к улучшению клинических признаков у некоторых пациентов.
При одной из форм болезни, наблюдаемой у пожилых собак, поражения могут сохраняться годами по неизвестной причине. Поражения сосредоточены на лице и ушах, пролиферативны и экссудативны. В целом поражения ЭМ могут быть болезненными, но обычно не вызывают зуда. Системные признаки болезни могут включать депрессию, летаргию, анорексию и гипертермию.
Нет возрастных или половых пристрастий. Похоже, есть предрасположенность к породам немецкая овчарка и пемброк вельш корги.
Похоже, есть предрасположенность к породам немецкая овчарка и пемброк вельш корги.
Диагностика
Диагностическое обследование начинается с сбора подробного анамнеза и проведения полного физического и дерматологического обследования. Анализ крови, общий анализ мочи, цитологический анализ, соскоб кожи, рентгенография или ультразвуковое исследование также могут выявить потенциальные триггеры, такие как инфекция или новообразование.
Дифференциальная диагностика ЭМ включает бактериальные инфекции, грибковые инфекции, заражение клещами (с Demodex ) и аллергические кожные заболевания.
Окончательный диагноз ставится путем взятия образцов биопсии пораженной кожи и, если возможно, их отправки дерматогистопатологу для оценки. Гистопатология выявляет цитотоксический интерфейсный дерматит с апоптозом кератиноцитов в супрабазальном и базальном слоях.
Ведение и лечение
В идеале цель состоит в том, чтобы удалить вызывающий антиген.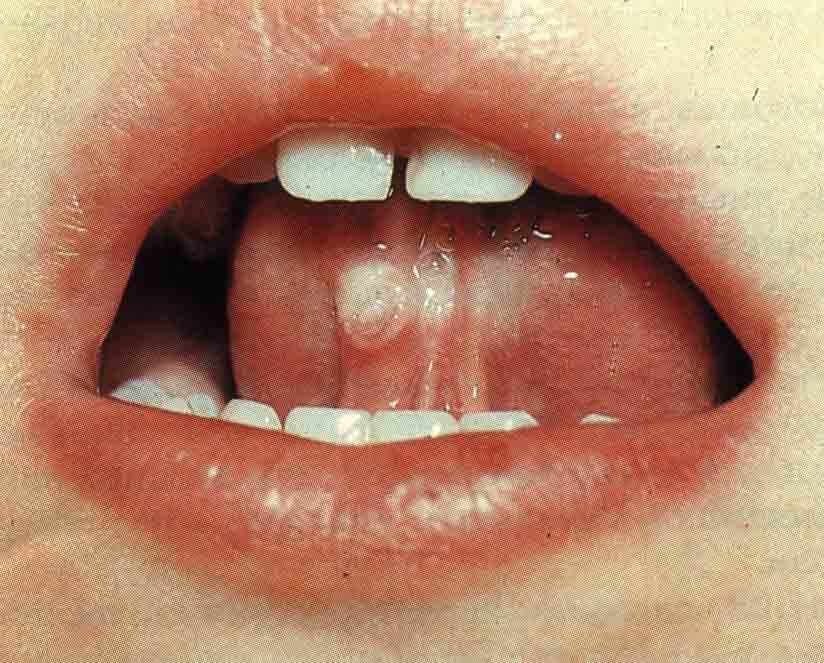 Это может включать прекращение приема пероральных и местных лекарств и добавок или изменение диеты пациента (например,грамм. переход на новую белковую или гидролизованную белковую диету). Хотя есть сообщения о случаях спонтанного разрешения поражений, большинству пациентов потребуется лечение кортикостероидами или другими иммуномодулирующими препаратами.
Это может включать прекращение приема пероральных и местных лекарств и добавок или изменение диеты пациента (например,грамм. переход на новую белковую или гидролизованную белковую диету). Хотя есть сообщения о случаях спонтанного разрешения поражений, большинству пациентов потребуется лечение кортикостероидами или другими иммуномодулирующими препаратами.
Медицинское лечение может включать одно или несколько из следующего:
- Пероральные глюкокортикоиды, азатиоприн, циклоспорин, такролимус, хлорамбуцил, пентоксифиллин, ретиноиды и человеческий внутривенный иммуноглобулин.
- В последние годы комбинация витамина B (ниацинамид) и антибиотика (доксициклин или тетрациклин) использовалась для их синергического иммуномодулирующего действия.
- Когда болезнь находится в стадии ремиссии, прием иммуносупрессивных препаратов можно постепенно снижать.
Каждый случай следует лечить индивидуально (т.е. дозы лекарств можно снижать с разной скоростью). У некоторых пациентов прием лекарств можно прекратить через несколько месяцев, тогда как у других может потребоваться пожизненная иммуносупрессивная терапия для поддержания ремиссии. В зависимости от выбранного лечения каждые несколько недель необходимо будет контролировать общий анализ крови, биохимический профиль и анализ мочи для выявления гепатотоксических или миелосупрессивных побочных эффектов.
У некоторых пациентов прием лекарств можно прекратить через несколько месяцев, тогда как у других может потребоваться пожизненная иммуносупрессивная терапия для поддержания ремиссии. В зависимости от выбранного лечения каждые несколько недель необходимо будет контролировать общий анализ крови, биохимический профиль и анализ мочи для выявления гепатотоксических или миелосупрессивных побочных эффектов.
Дополнительная поддерживающая терапия включает профилактику и лечение вторичной инфекции. Купание один раз в неделю с противомикробным шампунем может помочь уменьшить количество поверхностных бактерий. Если вторичная инфекция уже присутствует, могут потребоваться пероральные противомикробные препараты; эти лекарства необходимо выбирать тщательно, основываясь на предыдущем анамнезе антибиотиков, а также на результатах культурального исследования и тестирования чувствительности. Пациентам с системным заболеванием может потребоваться госпитализация.
Прогноз
Прогноз для пациентов с ЭМ изменчив. Если основной триггер может быть идентифицирован и удален, есть больше шансов на разрешение. У пациентов с тяжелыми случаями или с идиопатическим заболеванием, скорее всего, потребуется пожизненная терапия. У этих пациентов также чаще встречается рецидив заболевания.
Если основной триггер может быть идентифицирован и удален, есть больше шансов на разрешение. У пациентов с тяжелыми случаями или с идиопатическим заболеванием, скорее всего, потребуется пожизненная терапия. У этих пациентов также чаще встречается рецидив заболевания.
Доктор Зельцер, сертифицированный специалист по дерматологии в больницах для домашних животных BluePearl в Квинсе, Нью-Йорке и центре Нью-Йорка, занимается проблемами лечения хронических заболеваний, выстраивая прочные отношения с клиентами и пациентами.Ее клинические интересы сосредоточены на иммуноопосредованных кожных заболеваниях и внутрикожных исследованиях, которые до сих пор являются золотым стандартом кожных тестов при атопическом дерматите.
Ссылка
1. Hinn AC, Olivry T, Luther PB, et al. Многоформная эритема, синдром Стивенса-Джонсона и токсический эпидермальный некролиз у собак: клиническая классификация, воздействие лекарств и гистопатологические корреляции. J Vet Allergy Clin Immunol 1998; 6: 13-20.
J Vet Allergy Clin Immunol 1998; 6: 13-20.
% PDF-1.4
%
51 0 obj>
эндобдж
47 0 obj>
эндобдж
18 0 obj> / Font> / ProcSet [/ PDF / Text / ImageC] / Properties> / MC1> / MC2> / MC3> / MC4 >>> / ExtGState >>> / Type / Page >>
эндобдж
56 0 obj>
эндобдж
57 0 obj>
эндобдж
41 0 obj> поток
UUID: FD0B5521BF97DE11B41CA981994A0194uuid: FE0B5521BF97DE11B41CA981994A0194uuid: 40D2D11EBE97DE11B41CA981994A0194uuid: 40D2D11EBE97DE11B41CA981994A01942009-09-02T08: 50: 02-04: 002009-09-02T08: 50: 02-04: 002009-09-02T08: 50: 02-04: 00Adobe Photoshop CS2 Windowsimage / tiff4U .S. Web Coated (SWOP) v213000000 / 100003000000 / 100002256,257,258,259,262,274,277,284,530,531,282,283,296,301,318,319,529,532,306,270,271,272,305,315,33432; 97993A92E33600FC22526EF88F04461,315,315,33432; 97993A92E33600FC22526EF88F0446168240732934340682406329346382406329349346382406329349346327406329348 , 34856,37377,37378,37379,37380,37381,37382,37383,37384,37385,37386,37396,41483,41484,41486,41487,41488,41492,41493,41495,41728,41729,41730,41985,41986 , 41987,41988,41989,41990,41991,41992,41993,41994,41995,41996,42016,0,2,4,5,6,7,8,9,10,11,12,13,14,15 , 16,17,18,20,22,23,24,25,26,27,28,30; 0F66E51FCDF31436DD8E9908A1885336
конечный поток
эндобдж
40 0 obj> поток
UUID: 010C5521BF97DE11B41CA981994A0194uuid: 050C5521BF97DE11B41CA981994A0194uuid: 000C5521BF97DE11B41CA981994A0194uuid: 000C5521BF97DE11B41CA981994A01942009-09-02T09: 00: 55-04: 002009-09-02T09: 01: 51-04: 002009-09-02T09: 01: 51-04: 00Adobe Photoshop CS2 Windowsimage / tiff4U . S. Web Coated (SWOP) v213000000 / 100003000000 / 100002256,257,258,259,262,274,277,284,530,531,282,283,296,301,318,319,529,532,306,270,271,272,305,315,33432; 234A6B400F885D0110249FC61F657,368123408406323406327406327406329406327406329406327406327406329406327406329408406329406329407406329406329406327406329 , 34856,37377,37378,37379,37380,37381,37382,37383,37384,37385,37386,37396,41483,41484,41486,41487,41488,41492,41493,41495,41728,41729,41730,41985,41986 , 41987,41988,41989,41990,41991,41992,41993,41994,41995,41996,42016,0,2,4,5,6,7,8,9,10,11,12,13,14,15 , 16,17,18,20,22,23,24,25,26,27,28,30; CB5AF84C4B9BD63FA304D171E702D44F
S. Web Coated (SWOP) v213000000 / 100003000000 / 100002256,257,258,259,262,274,277,284,530,531,282,283,296,301,318,319,529,532,306,270,271,272,305,315,33432; 234A6B400F885D0110249FC61F657,368123408406323406327406327406329406327406329406327406327406329406327406329408406329406329407406329406329406327406329 , 34856,37377,37378,37379,37380,37381,37382,37383,37384,37385,37386,37396,41483,41484,41486,41487,41488,41492,41493,41495,41728,41729,41730,41985,41986 , 41987,41988,41989,41990,41991,41992,41993,41994,41995,41996,42016,0,2,4,5,6,7,8,9,10,11,12,13,14,15 , 16,17,18,20,22,23,24,25,26,27,28,30; CB5AF84C4B9BD63FA304D171E702D44F
конечный поток
эндобдж
39 0 obj> поток
UUID: 84FA8256BE97DE11B41CA981994A0194uuid: 85FA8256BE97DE11B41CA981994A0194uuid: 42D2D11EBE97DE11B41CA981994A0194uuid: 42D2D11EBE97DE11B41CA981994A01942009-09-02T08: 46: 33-04: 002009-09-02T08: 46: 33-04: 002009-09-02T08: 46: 33-04: 00Adobe Photoshop CS2 Windowsimage / tiff4U .С. Веб-Coated (SWOP) v213000000 / 100003000000 / 100002256,257,258,259,262,274,277,284,530,531,282,283,296,301,318,319,529,532,306,270,271,272,305,315,33432; FCC3CD426A13A2591D741DDEEA79B2B7195252-136864,40960,40961,37121,37122,40962,40963,37510,40964,36867,36868,33434,33437,34850,34852,34855 , 34856,37377,37378,37379,37380,37381,37382,37383,37384,37385,37386,37396,41483,41484,41486,41487,41488,41492,41493,41495,41728,41729,41730,41985,41986 , 41987,41988,41989,41990,41991,41992,41993,41994,41995,41996,42016,0,2,4,5,6,7,8,9,10,11,12,13,14,15 , 16,17,18,20,22,23,24,25,26,27,28,30; 57F84FAAEC1FB3A9DE1576D132353E2E
конечный поток
эндобдж
38 0 obj> поток
UUID: DEA40D0CC497DE11BA0AE7D41D80251Fuuid: DFA40D0CC497DE11BA0AE7D41D80251Fuuid: DDA40D0CC497DE11BA0AE7D41D80251Fuuid: DDA40D0CC497DE11BA0AE7D41D80251F2009-09-02T09: 28: 11-04: 002009-09-02T09: 28: 11-04: 002009-09-02T09: 28: 11-04: 00Adobe Photoshop CS2 Windowsimage / tiff4U . S. с веб-покрытием (SWOP) v213000000 / 100003000000 / 100002256,257,258,259,262,274,277,284,530,531,282,283,296,301,318,319,529,532,306,270,271,272,305,315,33432; 39104057CA30CE37918048A6632E3061,315,33432; 39104057CA30CE37918048A6632E3061,316340624062406240624062406240683406834068340624062406329406323406324063294063240632406329408406324063294068340683 40624063263294063294063263263294062 , 34856,37377,37378,37379,37380,37381,37382,37383,37384,37385,37386,37396,41483,41484,41486,41487,41488,41492,41493,41495,41728,41729,41730,41985,41986 , 41987,41988,41989,41990,41991,41992,41993,41994,41995,41996,42016,0,2,4,5,6,7,8,9,10,11,12,13,14,15 , 16,17,18,20,22,23,24,25,26,27,28,30; 41DAFBFCE28309D9A4921CE32FF5FA08
S. с веб-покрытием (SWOP) v213000000 / 100003000000 / 100002256,257,258,259,262,274,277,284,530,531,282,283,296,301,318,319,529,532,306,270,271,272,305,315,33432; 39104057CA30CE37918048A6632E3061,315,33432; 39104057CA30CE37918048A6632E3061,316340624062406240624062406240683406834068340624062406329406323406324063294063240632406329408406324063294068340683 40624063263294063294063263263294062 , 34856,37377,37378,37379,37380,37381,37382,37383,37384,37385,37386,37396,41483,41484,41486,41487,41488,41492,41493,41495,41728,41729,41730,41985,41986 , 41987,41988,41989,41990,41991,41992,41993,41994,41995,41996,42016,0,2,4,5,6,7,8,9,10,11,12,13,14,15 , 16,17,18,20,22,23,24,25,26,27,28,30; 41DAFBFCE28309D9A4921CE32FF5FA08
конечный поток
эндобдж
37 0 obj> поток
UUID: 7EFA8256BE97DE11B41CA981994A0194uuid: 7FFA8256BE97DE11B41CA981994A0194uuid: 43D2D11EBE97DE11B41CA981994A0194uuid: 43D2D11EBE97DE11B41CA981994A01942009-09-02T08: 44: 21-04: 002009-09-02T08: 44: 21-04: 002009-09-02T08: 44: 21-04: 00Adobe Photoshop CS2 Windowsimage / tiff4U . С. Веб-Coated (SWOP) v213000000 / 100003000000 / 100002256,257,258,259,262,274,277,284,530,531,282,283,296,301,318,319,529,532,306,270,271,272,305,315,33432; E86DBBBAE4987694C9A8739AF43A96C9195260-136864,40960,40961,37121,37122,40962,40963,37510,40964,36867,36868,33434,33437,34850,34852,34855 , 34856,37377,37378,37379,37380,37381,37382,37383,37384,37385,37386,37396,41483,41484,41486,41487,41488,41492,41493,41495,41728,41729,41730,41985,41986 , 41987,41988,41989,41990,41991,41992,41993,41994,41995,41996,42016,0,2,4,5,6,7,8,9,10,11,12,13,14,15 , 16,17,18,20,22,23,24,25,26,27,28,30; FC0616FC437FB4319053291511ABB148
С. Веб-Coated (SWOP) v213000000 / 100003000000 / 100002256,257,258,259,262,274,277,284,530,531,282,283,296,301,318,319,529,532,306,270,271,272,305,315,33432; E86DBBBAE4987694C9A8739AF43A96C9195260-136864,40960,40961,37121,37122,40962,40963,37510,40964,36867,36868,33434,33437,34850,34852,34855 , 34856,37377,37378,37379,37380,37381,37382,37383,37384,37385,37386,37396,41483,41484,41486,41487,41488,41492,41493,41495,41728,41729,41730,41985,41986 , 41987,41988,41989,41990,41991,41992,41993,41994,41995,41996,42016,0,2,4,5,6,7,8,9,10,11,12,13,14,15 , 16,17,18,20,22,23,24,25,26,27,28,30; FC0616FC437FB4319053291511ABB148
конечный поток
эндобдж
94 0 obj>
эндобдж
96 0 obj> поток
H \ ͊0 ~
-g [wL 8E hpl% 54QE :> jH ْ.y} 0 {y}; oN2l] ~ 揷 忻 S_
i6LJy? g8yUM ~ O a6 + ٘ ޟ N_ ۫ 7 Чa ~ = V | L.v> jd>; msYU`jįW
\ k7 & q:%
Введение
Введение
Mycoplasma pneumoniae вызывает до 40% случаев внебольничной пневмонии и передается через аэрозоли от человека к человеку (Waites & Talkington, 2004). M. pneumoniae представляет собой самый маленький самовоспроизводящийся организм как по размеру клетки, так и по размеру генома, и у него отсутствует жесткая клеточная стенка. M. pneumoniae в первую очередь является патогеном слизистой оболочки, поражающим как верхние, так и нижние дыхательные пути человека.Инфекции происходят эндемически и эпидемически у детей и взрослых во всем мире. Наиболее частые проявления включают боль в горле, охриплость голоса, лихорадку, кашель и головную боль (Waites & Talkington, 2004). У 25% пациентов внелегочные проявления возникают до, во время или после легочной инфекции, а также при полном отсутствии каких-либо респираторных симптомов. К внелегочным проявлениям относятся заболевания центральной нервной системы, сердечные, гематологические и дерматологические заболевания. Дерматологические симптомы являются клинически значимыми осложнениями у 25% пациентов (Waites & Talkington, 2004).Они состоят из эритематозных пятнисто-папулезных или везикулярных высыпаний и обычно проходят самостоятельно.
M. pneumoniae представляет собой самый маленький самовоспроизводящийся организм как по размеру клетки, так и по размеру генома, и у него отсутствует жесткая клеточная стенка. M. pneumoniae в первую очередь является патогеном слизистой оболочки, поражающим как верхние, так и нижние дыхательные пути человека.Инфекции происходят эндемически и эпидемически у детей и взрослых во всем мире. Наиболее частые проявления включают боль в горле, охриплость голоса, лихорадку, кашель и головную боль (Waites & Talkington, 2004). У 25% пациентов внелегочные проявления возникают до, во время или после легочной инфекции, а также при полном отсутствии каких-либо респираторных симптомов. К внелегочным проявлениям относятся заболевания центральной нервной системы, сердечные, гематологические и дерматологические заболевания. Дерматологические симптомы являются клинически значимыми осложнениями у 25% пациентов (Waites & Talkington, 2004).Они состоят из эритематозных пятнисто-папулезных или везикулярных высыпаний и обычно проходят самостоятельно. Однако сообщалось о тяжелых формах синдрома Стивенса-Джонсона (ССД) с конъюнктивитом, язвенным стоматитом и буллезными экзантемами (Waites & Talkington, 2004; Talkington et al., 2001). Интересно, что при этом состоянии кожные поражения могут отсутствовать.
Однако сообщалось о тяжелых формах синдрома Стивенса-Джонсона (ССД) с конъюнктивитом, язвенным стоматитом и буллезными экзантемами (Waites & Talkington, 2004; Talkington et al., 2001). Интересно, что при этом состоянии кожные поражения могут отсутствовать.
История болезни Случай 1
Ранее здоровая 13-летняя девочка-подросток поступила к нам с лихорадкой, кашлем, сильно опухшими и покрытыми коркой губами, болью в горле и конъюнктивитом.Пациентка жаловалась на волдыри на губах и слизистой оболочке рта, а также на светобоязнь в течение 3 дней. Из-за высокой температуры и подозрения на инфекцию простого герпеса ранее была начата системная терапия ацикловиром.
При обследовании у девочки поднялась температура до 39,8 ° С. У нее были опухшие и язвенные губы, покрытые желтоватым серофибринозным экссудатом и обширными псевдомембранами. Последний начал заполнять всю полость рта и фиксировал рот в полуоткрытом положении (рис.1а). Прикосновение к очагам вызывало сильную боль и кровотечение. Воспалены конъюнктива и склеры. При аускультации легких выявлены незначительные хрипы. Никаких других отклонений при физикальном и неврологическом обследовании не наблюдалось. Следует отметить, что в день госпитализации кожа и слизистая оболочка половых органов были нормальными. Рентген грудной клетки выявил атипичную пневмонию (рис. 2).
Воспалены конъюнктива и склеры. При аускультации легких выявлены незначительные хрипы. Никаких других отклонений при физикальном и неврологическом обследовании не наблюдалось. Следует отметить, что в день госпитализации кожа и слизистая оболочка половых органов были нормальными. Рентген грудной клетки выявил атипичную пневмонию (рис. 2).
Лабораторные исследования выявили значительную разницу в скорости оседания эритроцитов (СОЭ) при проведении в холодной (4 ° C) среде (55 мм ч -1 ) по сравнению с комнатной температурой (25 мм ч -1 ).Уровень С-реактивного белка составлял 6,3 мг дл -1 . Общий анализ крови, электролиты сыворотки, ферменты печени, азот мочевины в крови и уровни креатинина были в норме. Серологические исследования и ПЦР на мукотропные вирусы (вирус Коксаки A / B, энтеровирус, вирус простого герпеса 1/2 и вирус Эпштейна – Барра) в крови и мазках из горла были отрицательными при первоначальной оценке и оставались отрицательными в течение последующего наблюдения. Однако исследование мазков, взятых из очагов поражения, напрямую выявило ДНК M. pneumoniae с помощью ПЦР и секвенирования (Abele-Horn et al., 1998). Серологические исследования M. pneumoniae документально подтвердили заметное усиление анализа агглютинации микрочастиц (MAG) (1: 1280) в сыворотке со слабоположительными антителами IgM, продемонстрированными иммуноблоттингом. Антитела IgA и IgG были отрицательными при первоначальной оценке, что свидетельствует о наличии острой инфекции M. pneumoniae, связанной со стоматитом и мукозитом. Таким образом, была начата антибактериальная терапия кларитромицином (15 мг / кг -1 в сутки). Кроме того, была начата симптоматическая терапия, включая обезболивание на основе морфина и тщательный уход за слизистыми оболочками.Обильно растущие фибринозные псевдомембраны удаляли ножницами до четырех раз в день. Конъюнктивит лечили путем местного применения эритромицина и колистина и искусственных глазных капель. У девочки постоянно была высокая температура, и она не могла глотать.
Однако исследование мазков, взятых из очагов поражения, напрямую выявило ДНК M. pneumoniae с помощью ПЦР и секвенирования (Abele-Horn et al., 1998). Серологические исследования M. pneumoniae документально подтвердили заметное усиление анализа агглютинации микрочастиц (MAG) (1: 1280) в сыворотке со слабоположительными антителами IgM, продемонстрированными иммуноблоттингом. Антитела IgA и IgG были отрицательными при первоначальной оценке, что свидетельствует о наличии острой инфекции M. pneumoniae, связанной со стоматитом и мукозитом. Таким образом, была начата антибактериальная терапия кларитромицином (15 мг / кг -1 в сутки). Кроме того, была начата симптоматическая терапия, включая обезболивание на основе морфина и тщательный уход за слизистыми оболочками.Обильно растущие фибринозные псевдомембраны удаляли ножницами до четырех раз в день. Конъюнктивит лечили путем местного применения эритромицина и колистина и искусственных глазных капель. У девочки постоянно была высокая температура, и она не могла глотать. Поэтому она получала жидкости внутривенно, а также поддерживала нутритивную терапию через желудочный зонд. Из-за многократного откашливания больших кусков оболочек с последующим кровотечением изо рта девочку в конечном итоге перевели в отделение интенсивной терапии на 2 дня, поскольку нельзя было исключить поражение пищевода.Кроме того, у девочки появились эрозии слизистых оболочек влагалища и появилась дизурия. На 4-е сутки приема температура прекратилась. На 7-й день снова стало возможным постепенное пероральное кормление. В течение 14 дней пациент практически полностью выздоровел. При контрольной оценке через 4 недели было зарегистрировано полное исчезновение эрозий слизистой оболочки и псевдомембран (рис. 1b). В это время серология все еще выявила заметно повышенный MAG (1: 1280). Значительно положительный ответ IgM к M. pneumoniae и сероконверсия IgG, продемонстрированные иммуноблоттингом, подтвердили диагноз острой инфекции M.pneumoniae инфекция. Трехмесячное наблюдение прошло без осложнений.
Поэтому она получала жидкости внутривенно, а также поддерживала нутритивную терапию через желудочный зонд. Из-за многократного откашливания больших кусков оболочек с последующим кровотечением изо рта девочку в конечном итоге перевели в отделение интенсивной терапии на 2 дня, поскольку нельзя было исключить поражение пищевода.Кроме того, у девочки появились эрозии слизистых оболочек влагалища и появилась дизурия. На 4-е сутки приема температура прекратилась. На 7-й день снова стало возможным постепенное пероральное кормление. В течение 14 дней пациент практически полностью выздоровел. При контрольной оценке через 4 недели было зарегистрировано полное исчезновение эрозий слизистой оболочки и псевдомембран (рис. 1b). В это время серология все еще выявила заметно повышенный MAG (1: 1280). Значительно положительный ответ IgM к M. pneumoniae и сероконверсия IgG, продемонстрированные иммуноблоттингом, подтвердили диагноз острой инфекции M.pneumoniae инфекция. Трехмесячное наблюдение прошло без осложнений.
Случай 2
К нам направили ранее здорового 11-летнего мальчика с конъюнктивитом и опухшими, покрытыми коркой губами. В анамнезе 3 недели: высокая температура, кашель, головная боль, недомогание и артралгия. Позже у него появились волдыри на губах и слизистой оболочке рта, и он лечился симптоматически. После непродолжительного выздоровления за 5 дней до госпитализации эрозии слизистой оболочки снова усилились. Отмечались кровоточащие эрозии на языке и губах.Он жаловался на боль в горле, не мог глотать и похудел на 4 кг за последние 3 недели. Его лечили ацикловиром из-за подозрения на инфекцию простого герпеса.
При физическом осмотре были выявлены опухшие губы с вялыми волдырями, заполненными желтоватыми «серозно-кровавыми» экссудатами. На слизистой оболочке щек и мягком небе были множественные изъязвления. Прикосновение к этим поражениям причиняло боль, и глотание было почти невозможным. Кожа и гениталии не пострадали.У мальчика был продуктивный кашель, двусторонний конъюнктивит, но без температуры. Других отклонений не наблюдалось.
Других отклонений не наблюдалось.
Лабораторные исследования продемонстрировали значительную разницу в СОЭ, выполненном при 4 ° C (81 мм ч -1 ), по сравнению с тем, что проводилось при комнатной температуре (23 мм ч -1 ). Нормальные результаты включали общий анализ крови, электролиты сыворотки, ферменты печени, азот мочевины крови, креатинин и уровни иммуноглобулинов A, M и G. Уровень С-реактивного белка был 0.7 мг для -1 . Сонографические и рентгенологические исследования в норме. Серологические исследования и исследования ПЦР на мукотропные вирусы (вирус Коксаки A / B, энтеровирус, вирус простого герпеса 1/2 и вирус Эпштейна-Барра) в крови и мазках из горла были отрицательными при первоначальной оценке и оставались отрицательными при последующем наблюдении. Образец мокроты оказался положительным на ДНК M. pneumoniae. Более того, MAG M. pneumoniae был заметно повышен в сыворотке (1: 2560). Как показал иммуноблоттинг, присутствовали антитела IgM, IgA и IgG к M. pneumoniae.И снова был поставлен диагноз стоматит, ассоциированный с M. pneumoniae.
pneumoniae.И снова был поставлен диагноз стоматит, ассоциированный с M. pneumoniae.
Терапия включала пероральный прием кларитромицина (15 мг / кг -1 в день) в сочетании с симптоматическим лечением (местная и системная анальгетическая терапия, антисептическое лечение ротовой полости и внутривенное восполнение жидкости). Применяли глазные капли эритромицин и колистин. В течение 2 недель поражения слизистой оболочки полностью рассосались. Последующее наблюдение через 4 недели после выписки было нормальным.
Обсуждение
Внелегочные осложнения наблюдаются примерно в 25% случаев инфицирования M.pneumoniae в различные моменты времени после начала заболевания или даже при отсутствии респираторных симптомов (Waites & Talkington, 2004). Предполагается, что причиной этого являются аутоиммунные реакции (Talkington et al., 2001). Дерматологические расстройства, безусловно, являются наиболее частыми клинически значимыми осложнениями (Waites & Talkington, 2004). Помимо безобидных эритематозных макулопапулезных или везикулярных высыпаний, тяжелый ССД является хорошо известным осложнением инфекции M. pneumoniae, о которой сообщалось как у взрослых, так и у детей (Levy & Shear, 1991; Waites & Talkington, 2004).Классический SJS имеет заболеваемость 1,2–6 на миллион в год и обычно проявляется лихорадкой, конъюнктивитом, стоматитом и генерализованной, часто буллезной экзантемой (Stevens & Johnson, 1922). Поражения кожи являются частью диагностических критериев, но могут отсутствовать. Патофизиология включает реакцию гиперчувствительности, чаще всего вызываемую инфекциями и лекарствами. Согласно ретроспективному анализу M. pneumoniae является наиболее частой инфекционной причиной SJS у детей (Léauté-Labrèze et al., 2000).
pneumoniae, о которой сообщалось как у взрослых, так и у детей (Levy & Shear, 1991; Waites & Talkington, 2004).Классический SJS имеет заболеваемость 1,2–6 на миллион в год и обычно проявляется лихорадкой, конъюнктивитом, стоматитом и генерализованной, часто буллезной экзантемой (Stevens & Johnson, 1922). Поражения кожи являются частью диагностических критериев, но могут отсутствовать. Патофизиология включает реакцию гиперчувствительности, чаще всего вызываемую инфекциями и лекарствами. Согласно ретроспективному анализу M. pneumoniae является наиболее частой инфекционной причиной SJS у детей (Léauté-Labrèze et al., 2000).
Мы сообщаем о двух случаях тяжелого экссудативного стоматита, связанного с M. pneumoniae, двустороннего конъюнктивита и частичного поражения мочеполовой системы. Диагноз был поставлен в соответствии с действующими руководящими принципами по серологическим тестам, включая MAG в качестве скринингового теста и иммуноблоттинг в качестве подтверждающего теста, а также по прямому обнаружению ДНК M. pneumoniae с помощью ПЦР (Jacobs, 1993; Daxboeck et al., 2003 ; Abele-Horn et al., 1998). У педиатрических пациентов присутствие специфичных к M. pneumoniae IgM в иммуноблотте указывает на острую инфекцию (Waites & Talkington, 2004; Daxboeck et al., 2003).
pneumoniae с помощью ПЦР (Jacobs, 1993; Daxboeck et al., 2003 ; Abele-Horn et al., 1998). У педиатрических пациентов присутствие специфичных к M. pneumoniae IgM в иммуноблотте указывает на острую инфекцию (Waites & Talkington, 2004; Daxboeck et al., 2003).
Помимо диагностических процедур, клиническое течение с предшествующей лихорадкой, недомоганием, кашлем и болью в горле в обоих случаях может быть легко связано с инфекцией M. pneumoniae. Стандартные лабораторные параметры вряд ли могут быть использованы для диагностики инфекции M. pneumoniae, за исключением СОЭ. Разница в СОЭ, особенно при 4 ° C и комнатной температуре, предполагает наличие холодных агглютининов. Однако холодовые агглютинины не являются специфическими индикаторами M.pneumoniae, так как они могут присутствовать также в случаях различных бактериальных и вирусных инфекций (Waites & Talkington, 2004; Daxboeck et al., 2003).
За исключением отсутствующих кожных поражений, клинические симптомы в описанных здесь случаях соответствуют проявлениям SJS. Однако наименование «атипичный SJS» является благоприятным; «Атипичный», потому что синдром проявился без поражения кожи. Насколько нам известно, имеется лишь несколько сообщений о тяжелых мукозитах и стоматитах, связанных с M. pneumoniae, при отсутствии кожных поражений (Vanfleteren et al., 2003; Кирк и Пауэлл, 2003; Шалок и Динулос, 2005; Léauté-Labrèze et al., 2000). Номенклатура этого проявления инфекции M. pneumoniae противоречива. Некоторые авторы называют это «ССД без повреждений кожи»; другие предпочитают более нейтральный термин «М. pneumoniae-ассоциированный стоматит ». Однако в нашем первом случае поражение пищевода было серьезным осложнением и другими характерными признаками SJS. Таким образом, альтернативный диагностический термин «микоплазменный стоматит» может указывать на менее тяжелое клиническое течение.
Однако наименование «атипичный SJS» является благоприятным; «Атипичный», потому что синдром проявился без поражения кожи. Насколько нам известно, имеется лишь несколько сообщений о тяжелых мукозитах и стоматитах, связанных с M. pneumoniae, при отсутствии кожных поражений (Vanfleteren et al., 2003; Кирк и Пауэлл, 2003; Шалок и Динулос, 2005; Léauté-Labrèze et al., 2000). Номенклатура этого проявления инфекции M. pneumoniae противоречива. Некоторые авторы называют это «ССД без повреждений кожи»; другие предпочитают более нейтральный термин «М. pneumoniae-ассоциированный стоматит ». Однако в нашем первом случае поражение пищевода было серьезным осложнением и другими характерными признаками SJS. Таким образом, альтернативный диагностический термин «микоплазменный стоматит» может указывать на менее тяжелое клиническое течение.
Мы и другие наблюдали полное выздоровление при тщательной симптоматической терапии и лечении антибиотиками у всех пациентов. До сих пор не было описано летальных случаев для этого атипичного варианта SJS, тогда как SJS ассоциируется с уровнем смертности 5–10% (Wolkenstein & Revuz, 1995; Levy & Shear, 1991).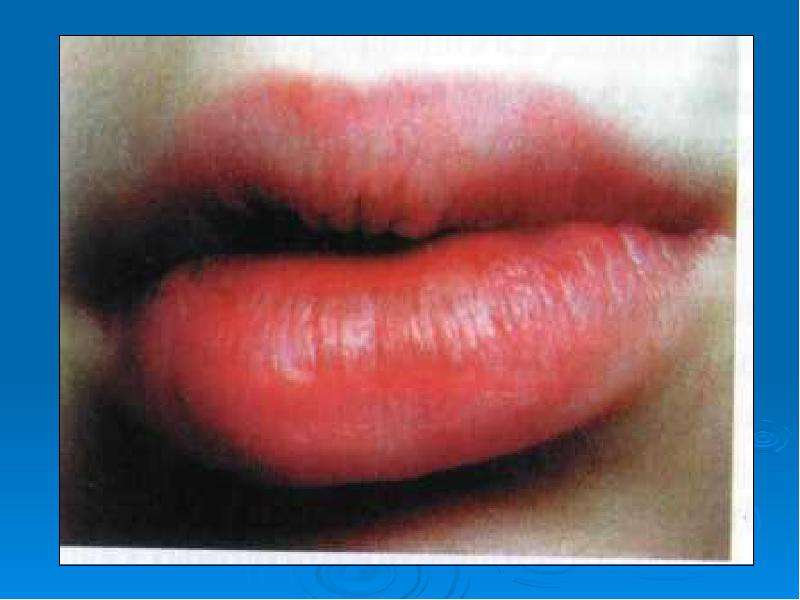 Однако ограниченное количество зарегистрированных пациентов затрудняет оценку риска смерти. Леви и его коллеги задокументировали осложнения SJS, которые были менее частыми и менее серьезными, когда M.pneumoniae была возбудителем (Levy & Shear, 1991).
Однако ограниченное количество зарегистрированных пациентов затрудняет оценку риска смерти. Леви и его коллеги задокументировали осложнения SJS, которые были менее частыми и менее серьезными, когда M.pneumoniae была возбудителем (Levy & Shear, 1991).
В заключение, пациенты с тяжелым стоматитом, сопровождающимся лихорадкой, кашлем и недомоганием, скорее всего, выиграют от соответствующих методов микробиологической диагностики, которые должны включать серологию M. pneumoniae и ПЦР, а также последующую противомикробную терапию.
Многоформная эритема — AMBOSS
Последнее обновление: 5 сентября 2020 г.
Резюме
Многоформная эритема (EM) — это редкая острая реакция гиперчувствительности, которая чаще всего вызывается инфекциями, вызванными вирусом простого герпеса (HSV).Другие триггеры включают инфекцию M. pneumoniae, некоторые лекарства и иммунизацию. ЭМ в основном наблюдается у взрослых в возрасте от 20 до 40 лет. Клинические признаки включают сыпь различного вида, начиная с пятен и папул, которые переходят в характерные целевые поражения. Сыпь сначала появляется на тыльной стороне кистей и стоп, затем распространяется проксимально. Если поражаются слизистые оболочки и возникают системные симптомы, состояние определяется как большое ЭМ. Диагноз часто устанавливается на основании анамнеза и физического обследования, тогда как серологическое исследование основных инфекционных причин и / или биопсия кожи может потребоваться в сомнительных или повторяющихся случаях.ЭМ обычно проходит самостоятельно и проходит спонтанно в течение месяца; Обычно достаточно симптоматического лечения НПВП, антигистаминными препаратами и стероидами для местного применения. В тяжелых случаях EM-Major может потребоваться госпитализация для лечения обезвоживания, сильной боли и возможной бактериальной суперинфекции.
Сыпь сначала появляется на тыльной стороне кистей и стоп, затем распространяется проксимально. Если поражаются слизистые оболочки и возникают системные симптомы, состояние определяется как большое ЭМ. Диагноз часто устанавливается на основании анамнеза и физического обследования, тогда как серологическое исследование основных инфекционных причин и / или биопсия кожи может потребоваться в сомнительных или повторяющихся случаях.ЭМ обычно проходит самостоятельно и проходит спонтанно в течение месяца; Обычно достаточно симптоматического лечения НПВП, антигистаминными препаратами и стероидами для местного применения. В тяжелых случаях EM-Major может потребоваться госпитализация для лечения обезвоживания, сильной боли и возможной бактериальной суперинфекции.
Эпидемиология
- Заболеваемость: в год
- Возраст: в основном взрослые 20–40 лет
- Пол: незначительное преобладание мужского пола
Каталожные номера: [1]
Эпидемиологические данные относятся к США, если не указано иное.
Этиология
Многоформная эритема — это реакция гиперчувствительности IV типа; что может быть вызвано следующим.
- Инфекции: (наиболее частые): вирус простого герпеса (ВПГ), Mycoplasma pneumoniae и грибковые инфекции.
- Наркотики: например, барбитураты, фенитоин; , НПВП, бета-лактамные антибиотики (например, пенициллины); , и сульфаниламиды
- Иммунизация (редко): например, после вакцинации от дифтерии, столбняка, гриппа, гепатита B
Ссылки: [1] [2]
Клинические особенности
- Сыпь
- Распределение
- Симметричное распределение
- Поражает сначала тыльную сторону кистей и стопы → распространяется в проксимальном направлении и может поражать все тело, включая ладони и подошвы
- Поражение слизистой оболочки
- EM незначительное: нет / минимальное поражение слизистых оболочек
- EM большое: болезненные язвы ротовой полости (наиболее часто), слизистой оболочки глаз, половых органов
- Дополнительные симптомы: лихорадка, миалгия и артралгия при большом ЭМ
Ссылки: [1] [3] [4]
Диагностика
Диагноз в основном клинический, и его следует подозревать (особенно) при наличии в анамнезе рецидивирующего герпеса губ, недавнего приема лекарств или иммунизации.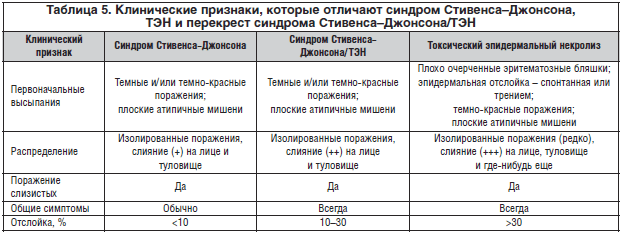
Каталожные номера: [1] [4]
Дифференциальная диагностика
Литература: [4] [5] [6] [7]
Перечисленные здесь дифференциальные диагнозы не являются исчерпывающими.
Лечение
В большинстве случаев ЭМ лечение не требуется, поскольку состояние самоограничено.
- Общие: прекратите прием лекарственного препарата или вылечите основную инфекцию.
- Легкие случаи: симптоматическое лечение
- Тяжелые случаи: (тяжелая форма EM): госпитализировать и лечить как термические ожоги.
- Рецидивирующая ЭМ: ацикловир внутрь в течение 4 месяцев; если нет повторения, то сузить и остановить
Каталожный номер: [1]
Прогноз
- EM обычно самоограничивающийся; сыпь самопроизвольно исчезает в течение месяца
- У некоторых пациентов может быть рецидив ЭМ.
Каталожные номера: [3] [4]
Список литературы
Ламоре MR, Штернбах MR, Hsu WT. Многоформная эритема. Ам Фам Врач . 2006; 74
(11): с.1883-1888.Каур С., Ханда С. Многоформная эритема после вакцинации у младенца. Indian J Dermatol Venereol Leprol . 2008; 74
(3): с.251-253.- Многоформная эритема. http://www.dermnetnz.org/topics/erythema-multiforme/ .
Обновлено: 1 октября 2015 г.
Доступ: 16 мая 2017 г. - Веттер DA. Патогенез, клиника и диагностика многоформной эритемы. В: Сообщение TW, под ред. Дата обновления . Уолтем, Массачусетс: UpToDate. https://www.uptodate.com/contents/pathogenesis-clinical-features-and-diagnosis-of-erythema-multiforme .

 На этом фоне довольно быстро образуются различной величины пузыри и пузырьки. На слизистой рта в силу ее влажности, отсутствия рогового слоя, более легкой возможности появления экссудации и мацерации чаще развиваются пузыри и реже папулы и эритема. Оболочка пузырей быстро разрывается, и тогда образуются очень болезненные эрозии, которые могут сливаться, образуя обширные участки эрозированной слизистой, покрытой желтовато-серым налетом. Налет удаляется легко, вызывая кровотечение. Иногда можно обнаружить по периферии эрозий обрывки пузыря, которые при потягивании пинцетом быстро обрываются (симптом Никольского отрицателен).
На этом фоне довольно быстро образуются различной величины пузыри и пузырьки. На слизистой рта в силу ее влажности, отсутствия рогового слоя, более легкой возможности появления экссудации и мацерации чаще развиваются пузыри и реже папулы и эритема. Оболочка пузырей быстро разрывается, и тогда образуются очень болезненные эрозии, которые могут сливаться, образуя обширные участки эрозированной слизистой, покрытой желтовато-серым налетом. Налет удаляется легко, вызывая кровотечение. Иногда можно обнаружить по периферии эрозий обрывки пузыря, которые при потягивании пинцетом быстро обрываются (симптом Никольского отрицателен).
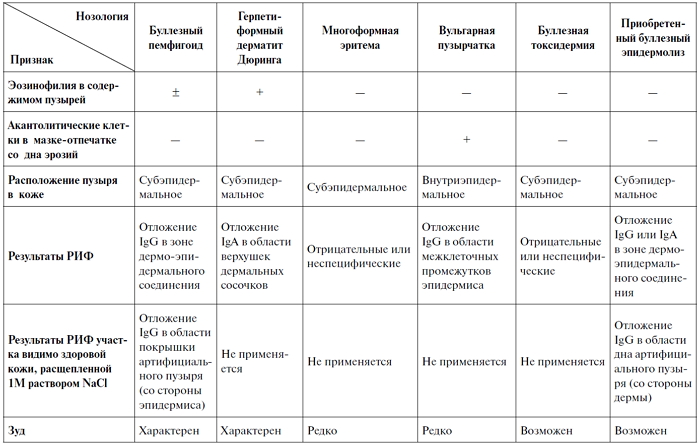 ( Токсический эпидермальный некролиз [TEN] перекрывается с SJS, когда отслоение эпидермиса затрагивает от 10% до 30% общей площади поверхности тела.Когда прикрепление эпидермиса охватывает более 30% общей площади поверхности тела, заболевание обозначается как TEN.)
( Токсический эпидермальный некролиз [TEN] перекрывается с SJS, когда отслоение эпидермиса затрагивает от 10% до 30% общей площади поверхности тела.Когда прикрепление эпидермиса охватывает более 30% общей площади поверхности тела, заболевание обозначается как TEN.)