» Лечение энкопреза у детей в домашних условиях
Многие родители маленьких детишек сталкивались с такой проблемой как детский энкопрез. Подобное заболевание доставляет массу проблем и ставит в неприятное положение самого ребенка. Следует сказать, что недержание кала у детей проявляется, как правило, неожиданно и при этом лечится с трудом.
Причины недержания кала у детей
Подобное заболевание диагностируется у детишек возрастом более 4 лет. Обычно к этому возрасту детки уже умеют пользоваться туалетом и недержание кала идентифицируется как заболевание у ребенка. Из факторов, вызывающих энкопрез, можно отметить следующее:
- Стрессовые ситуации.
- Сложный доступ к туалетам в школе или детском садике.
- Чрезмерное психологическое давление на ребенка родителей.
- Болевые ощущения во время дефекации.
- Хронические запоры.
Большинство специалистов сходятся во мнении, что основной причиной энкопреза являются физиологические особенности маленького ребенка. Основные задачи родителей — улучшить микроклимат и стремиться всячески помогать ребенку в избавлении от этой проблемы.
Также принято выделять отдельные физиологические причины, которые вызывают недержание кала. К таким причинам относятся следующее:
- Депрессии.
- Болезни психики.
- Эпилептические припадки.
- Нарушения работы спинного мозга.
- Приобретенные или врожденные аномалии толстой кишки.
Симптоматика и виды энкопреза
У многих детей, которые естественным образом нормально опорожняют кишечник, может периодически возникать, так называемое, каломазание. В итоге малыш просто теряет способность к самостоятельной дефекации. В подобном случае опорожнение кишечника происходит самовольно, все нижнее белье испачкано калом, а от малыша плохо пахнет. В результате такой ребенок становится замкнутым, раздражительным и угнетенным.
Специалисты выделяют два типа энкопреза:
- Ложный.

- Истинный.
Истинный энкопрез встречается крайне редко. Причиной появления этого заболевания является нарушение работы головного мозга. Признаками истинного энкопреза являются:
- Каломазание.
- Полуоткрытый сфинктер.
- Прямая кишка имеет отклонения.
- К энкопрезу может присоединиться недержание мочи.
- Неприятный запах от ребенка.
- Зуд и покраснение анального отверстия.
Ложный энкопрез возникает в результате постоянного переполнения прямой кишки каловыми массами. Подобное характерно для стеснительных детишек, которые стесняются попросить в туалет. Из симптомов ложного энкопреза можно выделить следующие:
- Жидкий стул.
- Овечий кал.
- Твердые и толстые каловые столбики.
- Каломазание.
- Хронический запор.
Способы лечение энкопреза у детей
В первую очередь вам необходимо определить причину развития этого заболевания. Вам необходимо изолировать ребенка от психотравмирующих факторов. Следует придерживаться определенной диеты, принимать слабительные препараты и делать очищающие клизмы. Также ребенку нужно будет выполнять соответствующие простые упражнения, которые укрепляют мышцы сфинктера.
Следует с осторожностью использовать медикаментозное лечение, которое показывает эффективность лишь на ранней стадии заболевания. Ребенку дают слабительные, которые используются вместо очистительных клизм. Также детям могут назначаться вазелиновое масло и препараты, которые размягчают стул. Помните, что назначать какие-либо препараты должны исключительно лечащие врачи, а самолечение не допускается.
Энкопрез у детей | Официальный сайт Санаторно-курортный комплекс ДиЛУЧ
Главная → Энкопрез у детей
Такие деликатные проблемы, как недержание мочи и кала и детей (энурез и энкопрез), к сожалению, встречаются не так уж редко. Энурез большинство родителей уже привыкли считать более и менее нормальным явлением для детей, а вот недержание кала вызывает массу вопросов и беспокойства.
Что становится причиной, вызывающей недержание кала? Какова классификация энкопреза у детей? Какими симптомами сопровождается эта патология, и как ее правильно диагностировать?
Энкопрез у детей
Если недержанием кала страдает ребенок младенческого возраста, это явление вполне можно назвать нормальным. Новорожденные дети в силу анатомических особенностей организма еще не умеют контролировать такие процессы. Однако, если патология касается ребенка постарше, в среднем, после 3-4 лет, родителям стоит обратить на нее особое внимание.
Данное отклонение от нормы может свидетельствовать о достаточно серьезных нарушениях в организме малыша. Они могут быть как физическими, так и психологическими. Поэтому при возникновении подобных ситуаций рекомендуется обратиться за консультацией специалиста.
Сам процесс испражнения достаточно сложен и управляется специальным центром коры головного мозга. Рефлекс срабатывает при наполнении кишечника достаточным количеством каловых масс. При энкопрезе этот механизм дает сбои.
Классификация энкопреза у детей
Специалисты различают две основные разновидности этой патологии:
- Истинный энкопрез. Он вызывается физиологическими нарушениями работы коры головного мозга. В результате сбоя происходит непроизвольное раскрытие сфинктера, а чувство необходимости сходить в туалет существенно притупляется, из-за чего ребенок просто не успевает сделать это вовремя. Такая разновидность патологии встречается довольно редко. И значительно хуже поддается коррекции, нежели ложный энкопрез.
- Ложный энкопрез. Второе название данного типа энкопреза – парадоксальный. Он возникает в том случае, если ребенок долгое время мучается от запоров. Толстый кишечник переполняется и из-за этого растягивается. Растяжение кишки приводит к потере чувствительности и самого позыва к испражнению. Поэтому дети не чувствуют необходимости освободить кишечник.
Причины энкопреза у детей
К такой неприятной патологии, как энкопрез, могут привести разнообразные факторы. И чаще всего, патология развивается на фоне нескольких из них одновременно. Очень важно своевременно обратиться к врачу и установить верную причину отклонения для того, чтобы подобрать наиболее верное лечение.
И чаще всего, патология развивается на фоне нескольких из них одновременно. Очень важно своевременно обратиться к врачу и установить верную причину отклонения для того, чтобы подобрать наиболее верное лечение.
Основные психологические причины энкопреза у детей:
- Излишняя строгость родителей касательно усаживания на горшок
- Застенчивость и боязливость ребенка
- Острая нехватка внимания со стороны взрослых
- Психологические нагрузки и стрессы – конфликты в коллективе и внутри семьи, смена школы или детского сада, переезды и тому подобное
- Невозможность своевременно опорожнить кишечник.
Большинство причин носят психологический характер, поэтому диагностикой и лечением патологи должен заниматься психолог.
Распространенные физиологические причины:
- Патологии во время беременности
- Внутриутробная инфекция
- Родовые травмы
- Сильное растяжение стенок кишечника ребенка
- Травмы головного мозга
- Патологии развития заднего прохода.
Симптомы и диагностика энкопреза у детей
Данная патология проявляет себя достаточно явными признаками, поэтому не заметить ее практически нереально. Первое, что сразу становится заметно окружающим – резкий запах и испачканное белье ребенка. Если случаи непроизвольной дефекации повторяются многократно, нужно обязательно обратиться к специалистам.
Симптомы ложного энкопреза у детей:
- Частые сильные запоры, чередующиеся с жидким стулом
- Боль в районе пупка, ощущаемая при прощупывании
- Твердый живот
- Воспаления и трещины в анальном отверстии
- Нарушения сна
- Потеря аппетита и излишняя раздражительность.
Признаки истинного энкопреза:
- Резкий сильный запах
- Каломазание
- Рассеянность ребенка
- Недержание мочи
- Тошнота и рвота.
Прежде всего, стоит обратить внимание на то, что при обнаружении признаков недержания кала у ребенка ни в коем случае не стоит его за это ругать. Упреки, угрозы и насмешки в адрес малыша могут только усугубить проблему, потому что чаще всего, она носит психологических характер.
Упреки, угрозы и насмешки в адрес малыша могут только усугубить проблему, потому что чаще всего, она носит психологических характер.
Для того, чтобы точно установить причину патологии, нужно обязательно обратиться к педиатру, который осмотрит малыша, задаст необходимые вопросы и поможет подобрать способы борьбы с патологией. Обычно это происходит после получения результатов анализов и проведения исследований.
Вне зависимости от того, какая стадия патологии имеет место быть, педиатр направляет ребенка на консультацию невропатолога, хирурга или гастроэнтеролога. В некоторых случаях, назначается УЗИ или колоноскопия для подтверждения диагноза.
Энкопрез у детей — причины и лечение
Энкопрез – это нарушение контроля над актом дефекации, приводящее к недержанию кала. Может сочетаться с запорами, иногда сопутствует нарушениям поведения и психическим расстройствам, проявляется как симптом и самостоятельно.
Причины
Обычно детский энкопрез выявляется в возрасте 5-8 лет, у мальчиков гораздо чаще, чем у девочек, примерно в 3-4 раза. Около 30% случаев – в сочетании с энурезом. Причины могут быть следующие:
- Внутриутробная гипоксия, родовые травмы, внутриутробные инфекции;
- Незрелость анатомо-физиологических структур;
- Заболевания прямой кишки, печени, желчного пузыря, поджелудочной железы;
- Невротичная атмосфера в семье, непривитие ребенку навыков опрятности;
- Хронические запоры, снижающие чувствительность кишечника.
Классификация
Современная медицина выделяет несколько видов недержания кала:
- Первичный, дизонтогенетический – вызван запоздалым формированием рефлекторного контроля над опорожнением;
- Вторичный, энцефалопатический – возникает из-за нарушений нервной системы, часто на фоне повреждений мозга;
- Системный, невротический – как реакция на травмирующий фактор, стресс, неблагоприятную внутрисемейную обстановку;
- Патохарактерологический – произвольное недержание как реакция на ситуацию, со временем может закрепиться и стать непроизвольным;
- Конституционально-симптоматический – вследствие соматических заболеваний.

Симптомы
Главным признаком проблемы является непроизвольное или произвольное недержание кала, чаще – в дневное время. Ночной энкопрез у детей менее благоприятен в плане прогноза. Необходимо насторожиться, если дефекация происходит чаще раза в месяц и это длится более полугода, при условии, что ребенок до того научился контролировать процесс.
Осложнения
Чаще всего энкопрез негативно влияет на психику ребенка, поэтому важно как можно раньше выявить проблему и начать ее решать. Страх и повышенная тревожность, нервозность, рефлекторные запоры – все это усложняет социализацию, мешает гармоничному развитию, концентрации внимания и обучению.
Как мы можем помочь в решении данной проблемы
Лечением энкопреза в нашем центре “Импульс” в Сочи занимаются педиатр, гастроэнтеролог и невролог. Мы рекомендуем сначала проконсультироваться с гастроэнтерологом, чтобы получить полную информацию о состоянии желудочно-кишечного тракта. Если физических особенностей не выявлено, следует пройти обследование у невролога для составления дальнейшего терапевтического маршрута. Специалист также может порекомендовать занятия с клиническим психологом.
Звоните, чтобы записаться к нам на прием!
Лечение энкопреза у детей — Клиника им. Ганемана
Родители, которые сталкивались с энкопрезом у детей, знают, что это заболевание, которое доставляет много неприятностей и трудно лечится. Но мало кто знает, что гомеопатия очень эффективна при лечении недержании кала.
Энкопрез — это расстройство, которое выражается в непроизвольном и неконтролируемом выделении кала, связанного с ослаблением функции прямой кишки и сфинктера.
Обычно оно наблюдается у детей в возрасте 5-10 лет, чаще у мальчиков.
Существует два вида энкопреза:
- истинный — вызван нарушением поступления сигнала от коры головного мозга до прямой кишки и сфинктера, то есть нет регуляции и контроля над позывами к дефекации и раскрытием сфинктера.
 Причиной такого явления могут быть врожденные аномалии, поражение головного мозга в результате травмы, перенесенных инфекционных заболеваний. Этот вид энкопреза встречается достаточно редко, всего 5% детей.
Причиной такого явления могут быть врожденные аномалии, поражение головного мозга в результате травмы, перенесенных инфекционных заболеваний. Этот вид энкопреза встречается достаточно редко, всего 5% детей. - Ложный — вызван подавлением позывов к дефекации, что приводит к переполнению прямой кишки и в результате к недержанию кала из-за этого переполнения. Чаще этот вид энкопреза бывает у деток, страдающих хроническими запорами.
Кроме того, различают еще две основные формы энкопреза:
- Первичный — когда недержание кала продолжается с рождения без приобретения навыков самостоятельного стула.
- Вторичный — когда недержание кала наблюдается уже после приобретения навыков пользования туалетом.
Каковы же причины энкопреза?
Они многочисленны. Это могут быть внутриутробная патология, гипоксия, патология родов, родовые травмы, патология самой прямой кишки и воспалительные явления — то есть, органические заболевания.
Очень сильна роль психологических причин, среди которых часто можно наблюдать внутрисемейные конфликты, ссоры, развод родителей, рождение других детей в семье, обиды и плохие взаимоотношения со сверстниками, смена места жительства или коллектива детского сада или школы.
А также неправильное приучение ребенка к горшку, наказание его родителями, боязнь, стеснение, стыд, страх заразных инфекций при пользовании общественными туалетами.
Результатом этого может стать выработка у ребенка стереотипа избегания туалета и задержка стула, что в конечном итоге приведет к формированию невротического энкопреза — скапливающиеся каловые массы уплотняются, превращаются в твердые массы, процесс дефекации становится болезненным, страх дефекации усиливается, а поход в туалет еще больше откладывается. Это ведет к хроническому растяжению прямой кишки, потери ее тонуса, нечувствительности к давлению.
Происходит просачивание жидких фекалий из тонкой кишки, а при переполнении ампулы прямой кишки и выпадению твердых каловых масс.
Кроме того, причиной энкопреза может быть протест ребенка на окружающую обстановку. Это произвольная реакция так называемого патохарактерологического энкопреза. Такой вид является наиболее неблагоприятным в плане лечения. Происходит закрепление патологического условного рефлекса.
Симптомы:
Основным клиническим проявлением энкопреза является недержание кала.
Чаще бывает дневной энкопрез.
Ночной — неблагоприятен в плане прогноза.
Сначала наблюдается каломазание. При истинном энкопрезе это происходит постоянно на фоне регулярного и самостоятельного стула. У ребенка постоянно грязное белье и неприятный запах. При этом тонус прямой кишки снижен при нормальных ее размерах.
При ложном энкопрезе на фоне хронического запора каломазание периодически в виде большого количества плотного кала или выделения жидкого. Прямая кишка расширена из-за скопления кала.
Невротизация ребенка усиливается за счет стеснения и насмешек окружающих детей.
Лечение направлено прежде всего на создание благоприятной атмосферы для маленького пациента. Родители ни в коем случае не должны ругать ребенка за испачканные штанишки.
- Необходима консультация у психолога как ребенку, так и родителям.
- Соблюдение послабляющей диеты с большим количеством клетчатки и ограничением количества углеводистой пищи.
- Лечебная физкультура в утренние часы.
- Физиотерапия — тренировка мышц тазового дна и пресса.
- Электростимуляция сфинктера.
- Лечение дисбактериоза.
- Применение нейроболиков в тяжелых случаях.
Это перечень лечения энкопреза традиционной медициной.
Дальше я привожу пример из своей практики, когда с помощью своевременного гомеопатического лечения удалось достаточно быстро и эффективно справиться с такой тяжелой и неприятной проблемой у ребенка — энкопрезом.
У мальчика 6 лет появились жалобы на каломазание, задержку стула, он стал задерживать позыв к дефекации, как-будто не хотел ходить в туалет, а спустя какое-то время появилось непроизвольное отхождение стула.
Это второй ребенок в семье, у него есть старший брат, с которым всегда идут соревнования, кто лучше и быстрее.
Лидер по характеру.
Зная семью, было очень странно слышать о такой проблеме у ребенка. После разговора с мамой и ее долгих выяснений, удалось понять причину случившегося.
Месяц назад или больше ребенок перенес сильный эмоциональный стресс — воспитательница детского сада перед всей группой сильно пристыдила его за какой-то проступок, назвала «неумным» мальчиком и грозилась пожаловаться маме. Испугавшись наказания или огорчения мамы, ребенок ничего ей не сказал о случившимся, а спустя какое-то время мама стала обращать внимание на испачканные трусики, чего никогда не было после того, как он стал проситься на горшок. Позже стал отходить кал в штаны. Р
ебенок изменился, он замкнулся, перестал смеяться, стал раздражительным, кроме того, усилились невротические проявления, стал часто теребить пальцами родинку на руке, ухудшился сон, стали сниться кошмары. Ко всему еще, начались издевки ребят в детском саду. В результате ребенок еще больше закрылся.
Можно себе представить, какой силы было для него это огорчение от унижения, поскольку он всегда стремился быть лучшим и первым! Был назначен Natrium muriaticum 200 1раз.
Уже через 2 недели после дачи препарата ребенок стал спокойнее, прекратилось мазание трусиков. Но стул не регулярный, через день, сопровождается безрезультативными позывами.
Через 35 дней повторили назначение, после которого симптомы энкопреза прошли полностью, стул стал ежедневным оформленным.
Мальчик продолжает гомеопатическое лечение в виде своего конституционального препарата Lycopodium.
Этот случай наглядно демонстрирует, как легко и быстро и, главное, вовремя, гомеопатия способна справиться с последствиями сильного эмоционального шока, который послужил развитию серьезной невротической проблемы у ребенка — энкопреза.
Это пример удивительной гармонизации организма с помощью гомеопатического лечения!
Лечение недержания кала — Запись на прием онлайн в г.
 Сочи
Сочи
Недержание кала является неспособностью управлять процессом дефекации. В медицине данное заболевание называют инконтиненцией, или энкопрезом. В проктологии лечение инконтиненции занимает довольно важное место.
У инконтиненции обычно выделяют три степени тяжести:
первая степень – недержание газов и жидкого стула;
вторая степень – недержание газов и недержание неплотных каловых масс;
третья степень – недержание плотных каловых масс.
Симптоматика зависит от тяжести заболевания.
Причины энкопреза
Недержание кала может быть вызвано различными причинами, которые могут носить как врожденный характер, так и приобретенный.
Чаще всего специалисты выделяют следующие причины:
- дефекты анатомического характера — свищи, образованные в области заднего прохода;
- психогенные причины – постоянные стрессы, постоянное ощущение паники, неврозы и психозы;
- органические причины – травмирования, полученные при оперативных вмешательствах, родах, механические повреждения органов малого таза, нарушение работы спинного или головного мозга и т.д.;
- возрастные ослабления тонуса прямой кишки.
Женщина, получившая травмы во время родов, может довольно длительное время страдать данным расстройством. Всевозможные травмы в области промежности и заднего прохода способны нарушить акт опорожнения и доставить пациенту дискомфорт.
Лечение энкопреза
Специалистам известны несколько методов лечения данной болезни. Лечение назначается, исходя из запущенности заболевания. Существует три вида лечения:
- медикаментозное;
- немедикаментозное;
- хирургическое.

В ММЦ «УРО-ПРО» применяют новейшие технологии лечения инконтиненции. Наиболее эффективным методом является физиотерапия.
При лечении энкопреза применяется такой метод физиотерапии, как ЭМС мышц заднего прохода и прямой кишки.
Продолжительность лечения составляет 10 сеансов.
Не стоит заниматься самолечением, обратитесь к высококвалифицированным специалистам нашей клиники за эффективным и безболезненным решением столь деликатной проблемы.
Вы можете записаться на прием прямо сейчас, заполнив онлайн-форму на нашем сайте.
Запор у детей. Профилактика. Диетотерапия
21.06.2019
Запоры широко распространены как среди взрослых, так и детей (5-30% в зависимости от критериев диагностики). Симптомы становятся хроническими более чем у 30% пациентов, доставляют не только дискомфорт и болевые ощущения самому ребенку, но и нарушают качество жизни его семьи.
ЗАПОР – состояние, проявляющееся увеличением интервалов между дефекациями (по сравнению с индивидуальной нормой) или систематически замедленным, затрудненным и/или недостаточным опорожнением кишечника. К запорам относят и стул “кашицей”, но после того, как дефекация отсутствовала до 3 сут.
Запоры могут быть связаны с функциональными или органическими причинами (аномалии, воспаление). У детей в 90-95% запор — функциональный. Пик заболеваемости функциональными запорами приходится на 2-4года, когда начинают приучать ребенка к горшку/туалету.
Основные причины функциональных запоров
-
Боль -
Лихорадка -
Обезвоживание -
Неправильный режим питания кормящей матери -
Недостаточный питьевой режим ребенка при искусственном вскармливании -
Недостаточный питьевой режим ребенка на естественном вскармливании при введении прикорма -
Ранний перевод ребенка на искусственное вскармливание -
Быстрый перевод малыша с одной смеси на другую (менее, чем за 7дней) -
Нерациональное питание ребенка (длительное время ребенок получает питание с большим количеством белков, жиров и недостаточным содержанием пищевых волокон, злоупортебление напитками, содержащими большое количество вяжущих веществ – чай, кофе, какао) -
Чрезмерное использование средств детской гигиены или развитие аллергической реакции кожи перианальной области -
Последствия перинатальных повреждений нервной системы -
Рахит, дефицит витамина Д -
Анемия -
Нарушение функции щитовидной железы (недостаточность – гипотиреоз) -
Пищевая аллергия, прежде всего аллергия к белку коровьего молока -
Принудительное приучение к горшку, период адаптации к новым условиям (ясли, детский сад) -
Гиподинамия – малоподвижный образ жизни -
Психическая травма или стресс -
Систематическое подавление позывов на опорожнение кишечника, связанное, например, с началом посещения детского сада, школы и т. п.
п. -
Прием некоторых препаратов -
Запоры у членов семьи
Частота дефекций у детей разного возраста
|
Возраст |
Число дефекаций в неделю |
Число дефекаций в сутки |
|
0 – 3мес грудное вскармливание искусственное вскармливание |
5 — 40 5 — 20 |
2,9 2,0 |
|
6 — 12мес |
5 — 28 |
1,8 |
|
1 — 3года |
4 — 21 |
1,4 |
|
4года и старше |
3 — 14 |
1,0 |
Помимо частоты стула следует обращать внимание на его характер. Для более объективной оценки удобна “Бристольская шкала форм кала”, так как именно форма кала, а не частота стула, в большей мере соответствует времени кишечного транзита.
Бристольская шкала форм кала
В соответствии с этой шкалой 3 и 4 форма кала расценивается как норма, а 1 и 2 свидетельствуют о замедленном транзите (запор). Довольно часто на практике бывают ситуации, когда у ребенка частота дефекации укладывается в пределы нормальных значений, но стул плотный, фрагментированный, в скудном количестве. Эти признаки указывают на неполное опорожнение кишечника и рассматриваются как проявления запоров.
По консистенции у новорожденных и младенцев стул должен быть кашицеобразным. С 6 месяцев до 1,5 – 2 лет кал может быть как оформленным, так и кашицеобразным. С двух лет стул должен быть оформленным.
Признаки и симптомы запора
-
боли в животе, часто распирающие, ноющие, иногда коликообразные -
вздутие живота -
изменение формы и консистенции стула -
чрезмерный метеоризм -
неприятный запах газов и стула -
могут быть боли при дефекации -
натуживание при дефекации -
может быть кровь в стуле – на поверхности каловых масс или в виде следов на салфетке (свидетельствует об анальной трещине)
Если не устранить запор и не наладить опорожнение кишечника, то имеется риск копростаза (образование каловых камней) и каловой интоксикации:
-
потеря аппетита -
недостаток энергии -
общее недомогание -
депрессия, раздражительность -
тошнота, рвота -
кожные симптомы – сухость, сыпь, шелушение -
недержание кала, мажущий стул -
задержка и недержание мочи вследствие давления переполненным отделом кишечника на мочевой пузырь -
кровотечения из трещин, геморроидальных узлов
Лечение запора предусматривает достижение следующих целей:
1. Нормализация консистенции стула (мягкий безболезненный стул)
Нормализация консистенции стула (мягкий безболезненный стул)
2. Регулярность опорожнения кишечника (профилактика повторного скопления каловых масс)
Лечение запоров – процесс последовательный, комплексный, индивидуальный и состоит из нескольких этапов:
-
обучение ребенка и родителей -
проведение коррекции питания и питьевого режима -
устранение с помощью медикаментозных средств имеющегося копростаза -
поддерживающая терапия
Необходимо исключить факторы, провоцирующие и способствующие запорам (нормализация двигательного и пищевого режима, прекращение приема лекарственных препаратов, которые могут вызывать запор, выявление пищевого аллергена, исключение или подтверждение нервно-мышечного заболевания, целиакии и т. п.).
Нормализация стиля жизни включает в себя:
-
выработку условного рефлекса -
подвижный образ жизни -
гимнастика -
обучение навыкам легкого массажа живота -
для маленьких детей – выкладывание на живот, подгибание ног к животу.
Обучение является первым этапом лечения функциональных запоров. Необходимо помнить, что эпизоды каломазания и энкопреза (недержание кала) не являются произвольными и не следует в этом винить ребенка, который и так может быть напуган и дезориентирован. В некоторых случаях, когда внутрисемейная обстановка сложная, может понадобиться помощь семейного психолога.
Важно понимать, что лечение функциональных запоров может быть длительным, основано на доверии врачу, партнерстве и требует терпения. Современные слабительные, разрешенные у детей, не сделают кишечник “ленивым”, не вызовут “привыкания”, они попадают в кровоток в минимальных количествах или вообще не всасываются и безопасны при длительном приеме.
Коррекция поведения ребенка с запором основывается на выработке режима посещения туалета, с целью добиться регулярной дефекации. Дефекация должна быть каждый раз в одно и то же время. В основе позыва к дефекации лежит гастроцекальный рефлекс, который проявляется утром через 1час после еды. Ребенку с запором необходимо проводить в туалете 3-10 минут (в зависимости от возраста). Высаживать ребенка на горшок или предлагать посетить туалет надо после каждого приема пищи.
Дефекация должна быть каждый раз в одно и то же время. В основе позыва к дефекации лежит гастроцекальный рефлекс, который проявляется утром через 1час после еды. Ребенку с запором необходимо проводить в туалете 3-10 минут (в зависимости от возраста). Высаживать ребенка на горшок или предлагать посетить туалет надо после каждого приема пищи.
Обязательное условие эффективной дефекации – обеспечить хороший упор для ног (низкая скамейка, на которую ребенок может поставить ноги), что способствует повышению внутрибрюшного давления.
Если дефекация не удалась, ребенка ни в коем случае нельзя наказывать и наоборот. Ежедневную частоту дефекаций можно отмечать в дневнике, который может быть проанализирован при плановом посещении врача.
Лечение запора необходимо начинать с изменения образа жизни, что включает в себя коррекцию питания, питьевого режима и физической активности.
Расчет объема жидкости для здоровых детей
Дети в возрасте до 1 года должны выпивать не менее 100 мл воды в сутки.
Для здоровых детей с весом от 10 до 20 кг потребность в воде рассчитывается по формуле:
100 мл (объем воды для детей до 1 года) + 50 мл на каждый кг при массе тела свыше 10 кг.
Например, при массе 12 кг: 100 мл + 2 х 50 мл = 200 мл.
Ребенок с массой 20 кг должен выпивать воды: 100 мл + 50 х 10 = 600 мл
Для детей массой выше 20 кг предлагается следующая формула для расчета:
600 мл (объем воды для ребенка массой 20 кг) + 20 мл на каждый кг при массе свыше 20 кг.
Для детей старше 3-5 лет можно воспользоваться расчетом количества воды: 30мл / кг массы
Принципы диетотерапии запоров:
-
удовлетворение физических потребностей в пищевых веществах и энергии -
исключение избыточного потребления белков и жиров, которое может тормозить моторику кишечника -
обогащение рациона пищевыми волокнами -
нормализация кишечной микрофлоры с помощью про- и пребиотиков
Если ребенок на грудном вскармливании, то проводится коррекция питания мамы (ограничение продуктов, способствующих газообразованию). При искусственном вскармливании показаны специальные смеси. При запорах, связанных с аллергией к белку коровьего молока, назначаются лечебные смеси если ребенок находится на искусственном вскармливании. Если же ребенок на грудном вскармливании, из рациона матери полностью исключается коровье молоко и продукты на его основе.
При искусственном вскармливании показаны специальные смеси. При запорах, связанных с аллергией к белку коровьего молока, назначаются лечебные смеси если ребенок находится на искусственном вскармливании. Если же ребенок на грудном вскармливании, из рациона матери полностью исключается коровье молоко и продукты на его основе.
После введения “густого” прикорма – кипяченая вода необходима всем детям, независимо от вида вскармливания.
Для детей более старшего возраста рекомендуется употреблять пищу, богатую растительными волокнами. Не рекомендуется “пища-размазня”, пюреобразная, “перекусы”, “еда на ходу”. Пища должна быть рассыпчатая, мясо/птица/рыба – “куском”. Обязателен “объемный” завтрак для стимуляции “гастроцекального рефлекса”.
Основным источником грубоволокнистой растительной клетчатки, содержащей в большом количестве пищевые волокна, являются отруби злаковых, ржаной хлеб, а также ряд овощей и фруктов. Согласно принципам доказательной медицины, продемонстрировано статистически достоверное учащение стула и улучшение его консистенции при использовании клетчатки по сравнению с плацебо.
Отруби, как основной источник растительной клетчатки, рекомендуется добавлять во вторые и третьи блюда, предварительно заливая крутым кипятком и отстаивая в течение 20 мин. Отруби можно применять и в промежутках между едой, запивая большим количеством жидкости. Для детей школьного возраста общее количество жидкости при приеме отрубей должно быть не менее 1,5-2х литров в сутки, иначе они выполняют, преимущественно, роль сорбентов, поглощая жидкость из кишечника, тем самым усиливая запор. Доза подбирается индивидуально, рекомендуется начинать с 1 чайной ложки 2-3 раза в день, с постепенным увеличением до 40 г в сутки. При достижении эффекта – доза снижается и ограничивается до одного приема.
Американская академия педиатрии (2009) рекомендует потребление клетчатки 0,5 г/кг/день (максимум 35 г/день) для всех детей. Потребление клетчатки ниже минимального рекомендуемого значения доказало, что является фактором риска развития хронического запора у детей.
Потребление клетчатки ниже минимального рекомендуемого значения доказало, что является фактором риска развития хронического запора у детей.
Однако длительный прием большого количества растительных волокон вследствии ферментации кишечной микрофлорой закономерно сопровождается вздутием и метеоризмом.
Детям с запорами показан прием прохладной жидкости натощак (питьевой и минеральной воды, сока, компотов, кваса), для усиления послабляющего эффекта возможно добавление меда, ксилита или сорбита. Очень полезно для работы кишечника увеличение потребления соков, содержащих сорбит/сорбитол, таких как сок из сливы, груши, абрикоса, персика и яблок,
При “вялой” работе кишечника (гипомоторный запор) применяется прохладная минеральная вода средней и высокой минерализации, такие как, Ессентуки 17, Баталинская, Арзни, Донат Магния и др; при спастическом запоре (гипермоторный запор, форма стула чаще тип 1) – теплая и малой минерализации (Ессентуки 4). Расчет минеральной воды – 3-5мл/кг в сутки.
Следует ограничить молоко в чистом виде и в блюдах, так как может возникнуть метеоризм с появлением или усилением болей в животе. Лучше цельное молоко заменить кисло-молочным продуктами – кефир, ацидофилин, простокваша, йогурты и др.
В диету детей с запорами включают блюда, богатые растительной клетчаткой — салаты из свежих овощей, зелени 2-3р в сутки, печеные яблоки, овощи в тушенном виде, разбавленные овощные и фруктовые соки с мякотью. Пища готовится преимущественно в неизмельченном виде, на пару или отваривают в воде.
Предпочтителен прием овощей и фруктов в сыром виде (при отсутствии противопоказаний). Особенно рекомендуются томаты, кабачки, тыква, морковь, свекла, лиственный салат, цветная капуста, яблоки. Сухофрукты (чернослив, курага, инжир) дают в размоченном виде и в составе приготовленных блюд. Капуста белокочанная, молодая стручковая фасоль, зеленый горошек разрешаются при хорошей переносимости. Зелень петрушки, укропа, сельдерея хорошо добавлять к различным блюдам и салатам.
Зелень петрушки, укропа, сельдерея хорошо добавлять к различным блюдам и салатам.
Если после прочтения статьи у Вас остались вопросы или Вы не понимаете как применить рекомендации в Вашем конкретном случае, приглашаем Вас с ребенком на осмотр детского гастроэнтеролога в ДДЦ. Для удобства родителей записаться на приём детского гастроэнтеролога в Детском диагностическом центре можно и в будний день и по субботам.
Будем рады помочь!
Возврат к списку
Профилактика и лечение запоров у детей | Корниенко Е.А.
Запоры являются одной из наиболее частых жалоб, с которой обращаются дети и их родители к гастроэнтерологу. Но не все родители ясно представляют сущность этого явления и его механизмы. Как правило, о запоре говорят в том случае, если стул становится редким, то есть реже нормального для данного возраста. Но что является нормой? В физиологических условиях частота дефекаций может варьировать в зависимости от характера питания, количества употребляемой жидкости и других обстоятельств. У детей первых месяцев жизни, находящихся на грудном вскармливании, частота стула может быть от 1 раза в 2 дня до 6–7 раз в сутки. После введения прикорма стул становится более густым и редким. Для детей старше 3 лет нормальными колебаниями частоты дефекаций считаются от 3 раз в день до 3 раз в неделю (то есть о запоре можно говорить при частоте стула реже 3 раз в неделю). Важно обращать внимание не только на частоту, но и на консистенцию кала. Если он становится плотным, напоминает овечий – это свидетельствует о замедлении кишечного транзита, и даже при условии ежедневного стула может говорить о запоре. При этом дефекация может требовать напряжения, быть неполной, когда отходит лишь небольшая часть накопившегося внутри кишки плотного кала, а большая часть остается внутри. На фоне запоров при напряжении и отхождении газов у ребенка может появиться недержание кала в виде каломазания. Появление этого симптома обычно очень тревожит родителей: они могут предполагать, что причиной недержания является какое–то другое, более серьезное заболевание. Но недержание кала, как правило – следствие только хронических запоров, устранение запоров приводит к исчезновению этого неприятного симптома.
Но недержание кала, как правило – следствие только хронических запоров, устранение запоров приводит к исчезновению этого неприятного симптома.
В случае раннего появления и упорного, прогрессирующего течения запоров у ребенка их причинами могут быть аномалии развития кишечника, что устанавливается по данным рентгенологического исследования толстой кишки – ирригографии. Но в абсолютном большинстве случаев запоры имеют функциональный характер, то есть они не связаны с какой–нибудь органической причиной. В первые дни и месяцы жизни запоры могут быть обусловлены незрелостью нервного аппарата толстой кишки. Ребенок еще учится синхронизировать работу кишечника и мышц тазового дна, поэтому дефекации иногда предшествуют беспокойство и крик. Как правило, такие запоры не постоянны и проходят самостоятельно через 1–2 месяца.
Переход на искусственное вскармливание может сопровождаться появлением запоров. Коровье молоко имеет более высокое соотношение белков и углеводов, более грубый белковый сгусток из–за высокого содержания казеина, трудно перевариваемые жиры. За счет этого стул становится более плотным, и ребенок должен совершать усилия для его эвакуации.
Запоры могут появиться после перенесенной острой кишечной инфекции, в том числе – вирусной, или затяжной диареи, обусловленной условно–патогенной микрофлорой (стафилококк, клебсиелла и т.д.).
После года наиболее частой причиной запоров является активная задержка стула. У детей 1,5–2 лет она может быть связана с негативным отношением к горшку. Особенно часто это наблюдается в случае попыток слишком раннего приучения ребенка к гигиене. Центр контроля дефекации формируется в мозге примерно к 1,5 годам, именно с этого возраста следует начинать высаживать ребенка на горшок хотя бы 2 раза в день на 5–10 минут после еды (туалетный тренинг).
Задержка стула у детей более старшего возраста чаще связана с отсутствием времени. Нередко родители, разбудив утром ребенка, быстро одевают его и тут же ведут в детский сад, не оставляя времени для туалета. В детском саду дети могут стесняться непривычных условий или неудобств и активно задерживают дефекацию. Школьные туалеты также зачастую не дают возможности ребенку уединиться. Дефекация затрудняется при невозможности сесть и при свисании ног. Ребенок должен сидеть с согнутыми бедрами, а стопы должны упираться в пол. Это положение расслабляет мышцы тазового дна и облегчает дефекацию. Систематическая задержка стула приводит к перерастяжению кишки, снижению ее двигательной активности и усилению запоров, а позднее – и к недержанию кала. Плотный стул может травмировать задний проход, что вызывает боли при дефекации и также приводит к рефлекторной задержке стула. Появление этого симптома должно быть поводом для обращения к врачу и активному лечению.
Включение в рацион богатых пищевыми волокнами блюд из фруктов и овощей, муки и круп грубого помола, напротив, ускоряет пассаж и делают стул более регулярным. Норма для ребенка рассчитывается, как возраст + 5–10 г в день. Но достичь этой рекомендуемой нормы непросто. Даже наиболее богатые пищевыми волокнами продукты содержат не более 4–6 г/100 г, эти данные представлены в таблице 1. Наибольшее количество пищевых волокон содержат овсяные и пшеничные отруби. Поэтому в ежедневном рационе каждого человека должны быть фрукты, овощи, овсяная каша и хлеб с отрубями. Детям грудного возраста, не получающим грудное молоко, для профилактики запоров рекомендуются смеси с галакто– и фруктоолигосахаридами, которые представляют собой более короткие цепочки углеводов, но имеют сходный с пищевыми волокнами механизм действия.
Толстая кишка способна активно всасывать воду – до 5–6 л в сутки, но если человек пьет мало, стул будет сухим и плотным. Поэтому важнейшее условие для нормального стула – пить больше жидкости. Лучше, если это будет не чай или кофе, а природная вода, а также компоты и соки. Взрослый человек должен выпивать не меньше 2 л воды в сутки. Детей на грудном вскармливании дополнительно поить не надо, но когда ребенок питается густой пищей, каждый прием пищи должен включать жидкость в виде соков, компотов, морса, киселя, рекомендуется употреблять кисломолочные продукты. Хорошей отечественной традицией является ежедневное употребление супов, особенно овощных.
Важнейшим условием нормальной работы кишечника является физическая активность. Поэтому прогулки на свежем воздухе, утренняя гимнастика, игры и плавание, лыжи и коньки рекомендуются всем. Пациентам с запорами особенно необходим активный образ жизни, занятия спортом, ходьба, бег, плавание.
Медикаментозная терапия и другие методы лечения являются вторым этапом, к которому следует прибегать лишь при недостаточной эффективности перечисленных выше мер.
Очищение кишечника необходимо при длительной задержке стула и тяжелых хронических запорах. Начинают его с очистительных клизм, которые проводят ежедневно в течение 3 дней. Затем переходят на слабительные препараты. Различают несколько групп слабительных.
Средства, раздражающие рецепторы толстой кишки (сенна и содержащие ее препараты, жостер, крушина) при длительном приеме вызывают привыкание, иногда поносы, описаны случаи меланоза толстой кишки. Действие препаратов группы дифенола (Гутталакс) несколько отличается от препаратов сенны. После всасывания в тонкой кишке они метаболизируются в печени, а затем вместе с желчью поступают в кишечник, где под воздействием микрофлоры расщепляются до конечных продуктов. Они повышают секрецию слизи и стимулируют перистальтику. Помимо секреторного действия, Гутталакс оказывает эффект на моторику толстой кишки. При применении Дульколакса в свечах он увеличивает сокращения толстой кишки. Данный препарат рекомендуется для лечения остро возникшего запора либо для стимуляции моторики кишки при хронических запорах.
Солевые слабительные (магнезия, карловарская соль и т.д.) за счет высокой осмолярности удерживают воду и разжижают стул, но их недостатком является то, что они содержат соли, которые могут всасываться в кишечнике. Минеральные масла, в частности, вазелиновое, не всасываются, не расщепляются ферментами, относительно безопасны и разрешены к применению у детей. Слабительные, увеличивающие объем каловых масс (содержащие оболочки семян подорожника, препараты морской капусты и т.д.), требуют употребления большого количества жидкости, они широко применяются у взрослых, но у детей пока ограничены.
В детской практике применяются осмотические слабительные (лактулоза, полиэтиленгликоль). Основным механизмом действия препаратов этой группы является размягчение стула за счет удержания воды, что облегчает транспортировку и делает дефекацию менее болезненной.
Решение проблемы упорных хронических запоров у детей может быть достигнуто также назначением слабительного с комплексным механизмом действия – Гутталакса® (пикосульфата натрия). Это препарат, который обладает сочетанным эффектом: осмотическим и стимулирующим рецепторы толстой кишки, а в итоге – более высокой результативностью. Действующее вещество – пикосульфат натрия активируется в кишечнике микрофлорой толстой кишки, после чего оказывает стимулирующее действие на местные рецепторы и перистальтику. Гутталакс удобно дозировать в каплях, он хорошо растворим в воде, без вкуса и запаха, поэтому не вызывает у детей проблем с приемом. Препарат разрешен с 4–летнего возраста, до 10 лет его принимают по 5–10 кап. (2,5–5 мг), старше 10 лет – по 10–20 кап. (5–10 мг) перед сном. При этом эффект наступает через 6–12 часов, то есть утром. В отличие от группы слабительных, раздражающих рецепторы, Гутталакс не вызывает привыкания. Он хорошо переносится, не вызывает болей, спазмов, вздутия и дискомфорта. Он может использоваться при всех вариантах запоров у детей, в том числе наиболее упорных. При наличии трещин или воспаления в области заднего прохода препарат также хорошо переносится и не усиливает болевые ощущения.
Дополнительными направлениями терапии при запорах у детей являются коррекция микробиоценоза кишечника с помощью про– и пребиотиков, физиотерапия, минеральные воды.
.
Недержание кала (загрязнения): причины, лечение и прогноз
Что такое недержание кала и загрязнения?
Недержание кала (случайное испражнение) — очень распространенная проблема у детей. Это может быть вызвано такими заболеваниями, как хронический запор или врожденными патологиями, которые могут нарушить контроль кишечника, в том числе:
Фекальное загрязнение может вызвать у детей сильное смущение и социальные проблемы, а также может расстроить как родителей, так и детей.Хорошая новость заключается в том, что при терпении, поддержке и правильном лечении у большинства детей может развиться хороший контроль над кишечником и жить нормальной жизнью.
Существует два типа недержания кала:
- Истинное недержание кала возникает у детей, у которых нет нормальных механизмов, необходимых для контроля дефекации. Обычно у таких детей есть:
- Аноректальные аномалии (неперфорация заднего прохода)
- Болезнь Гиршпрунга
- Проблемы с позвоночником
Эти состояния могли помешать их телам развить нормальные структуры кишечника или контролировать эти структуры.Хотя хирургическое вмешательство может помочь восстановить функцию кишечника, оно не всегда обеспечивает контроль кишечника.
Детей с истинным недержанием кала также можно классифицировать как детей с медленным или быстрым кишечником, и лечение каждого из них разное.Посредством учебного лагеря по управлению кишечником или хирургического вмешательства дети могут успешно справляться с дефекацией и избегать загрязнения.
Псевдо недержание мочи или энкопрез обычно возникает у детей, которые приучены к туалету, но у которых развился тяжелый хронический запор.Это приводит к редкому или затрудненному стулу.
Он также может возникать у детей с анатомическими аномалиями, которые предрасполагают их к развитию запоров.
Хотя у большинства этих детей есть способность контролировать свой стул, у них возникает такой запор, что стул ударяется и переполняется. Лечение направлено на предотвращение запоров и может быть проведено через:
Существует также многообещающий новый терапевтический метод лечения недержания мочи и кала у детей, а также хронических запоров у детей, когда все другие методы лечения оказались безуспешными.Технологию стимуляции крестцового нерва (СНС) можно сравнить с кардиостимулятором для сердца, но она обеспечивает стимуляцию области анального канала, нижней части толстой кишки и мочевого пузыря.
В то время как несколько других детских больниц в США предлагают стимуляцию крестцового нерва на основе субъективных критериев и клинических симптомов, Nationwide Children’s является одной из первых, кто официально структурирует эту терапию, оценивая объективные исследования функции мочевого пузыря и кишечника до и после процедуры для оценки ответ на лечение.
Как работает Воздержание?
Когда дело доходит до удаления фекалий (твердых отходов), организм проходит ряд сложных процессов, которые зависят от:
- Произвольный контроль мышц
- Сенсация
- Непроизвольные движения толстой кишки, толкающие стул по ходу
Приучение к туалету и контроль кишечника возможны только тогда, когда эти три вещи работают вместе должным образом. Проблема только с одной частью процесса может привести к проблемам с кишечником, таким как запор или недержание кала.
Произвольные мышцы
После того, как толстая кишка вытолкнула стул в аноректальную область, задействуются мышцы сфинктера, которые контролируют выход фекалий из тела. Дети могут добровольно управлять этими мышцами, чтобы удерживать стул, или расслаблять мышцы, чтобы пойти в туалет. Иногда эти мышцы сфинктера могут быть слабыми у детей, рожденных с аноректальной аномалией / неперфорированным анусом или проблемами с позвоночником. Если ребенок слишком часто задерживает стул, это может привести к хроническим запорам.
Сенсация
Чтобы узнать, когда задействовать мышцы сфинктера, ребенок должен сначала почувствовать что-то в этой области, ощущение, которое дает анальный канал. Эта часть тела передает в мозг подробную сенсорную информацию, чтобы он знал, когда «пора уходить».
Операция может снизить чувствительность анального канала при коррекции:
- Аноректальные аномалии
- Болезнь Гиршпрунга
- Некоторые виды заболеваний позвоночника
Из-за этого мозг не получает сообщения, когда прямая кишка заполнена калом.
Подвижность (медленная или быстрая)
Проблемы с кишечником также могут быть вызваны тем, насколько быстро толстая кишка продвигает кал в прямую кишку, прежде чем достигнет мышц сфинктера.
Гипомотивность: У пациентов, у которых толстая кишка медленно выталкивает стул, кал имеет тенденцию собираться в прямой кишке, что у большинства таких пациентов больше, чем обычно. Эти дети могут не чувствовать полноты, у них развиваются тяжелые запоры, а затем загрязнения из-за переполнения. Проблема также может развиться у детей, у которых нет пороков развития и которые никогда не подвергались хирургическому вмешательству.В этом случае загрязнение из-за идиопатического (неизвестная причина) запора называется энкопрезом. Лечение этих пациентов с замедленной перистальтикой может включать:
Hypermotility : Пациенты, которым, возможно, была сделана операция по удалению частей толстой кишки, испражняются слишком быстро. Это может привести к жидкому водянистому стулу, который может вытекать из заднего прохода. Лечение может включать изменение диеты и прием лекарств.
Энкопрез — Симптомы и причины
Обзор
Энкопрез (en-ko-PREE-sis), иногда называемый недержанием кала или загрязнением, представляет собой повторяющееся попадание стула (обычно непроизвольно) на одежду.Обычно это происходит, когда застойный стул скапливается в толстой и прямой кишке: толстая кишка переполняется, и жидкий стул вытекает вокруг задержанного стула, окрашивая нижнее белье. В конце концов, задержка стула может вызвать вздутие (вздутие) кишечника и потерю контроля над дефекацией.
Энкопрез обычно возникает после 4 лет, когда ребенок уже научился пользоваться туалетом. В большинстве случаев загрязнения являются признаком хронического запора. Гораздо реже это происходит без запора и может быть результатом эмоциональных проблем.
Энкопрез может расстраивать родителей и смущать ребенка. Однако при терпении и положительном подкреплении лечение энкопреза обычно бывает успешным.
Симптомы
Могут быть признаки и симптомы энкопреза:
- Подтекание стула или жидкого стула через нижнее белье, которое можно принять за диарею
- Запор с сухим твердым стулом
- Прохождение большого стула, которое забивает или почти забивает унитаз
- Предотвращение дефекации
- Длительные промежутки времени между испражнениями
- Отсутствие аппетита
- Боль в животе
- Проблемы с дневным недержанием мочи или ночным недержанием мочи (энурез)
- Повторные инфекции мочевого пузыря, обычно у девочек
Когда обращаться к врачу
Позвоните своему врачу, если ваш ребенок уже приучен к пользованию туалетом и начинает испытывать один или несколько из перечисленных выше симптомов.
Причины
Есть несколько причин энкопреза, включая запор и эмоциональные проблемы.
Запор
В большинстве случаев энкопрез является результатом хронического запора. При запоре стул у ребенка твердый, сухой и может быть болезненным. В результате ребенок избегает посещения туалета, что еще больше усугубляет проблему.
Чем дольше стул остается в толстой кишке, тем труднее ребенку выталкивать стул.Толстая кишка растягивается, что в конечном итоге влияет на нервы, которые сигнализируют о том, что пора в туалет. Когда толстая кишка становится слишком наполненной, мягкий или жидкий стул может вытекать вокруг задержанного стула или может произойти потеря контроля над дефекацией.
Некоторые причины запора включают:
- Удержание стула из-за боязни пользоваться туалетом (особенно вдали от дома) или потому, что стул болезненный
- Нежелание прерывать игру или другие действия
- Слишком мало клетчатки
- Недостаточно жидкости
- Употребление слишком большого количества коровьего молока или, в редких случаях, непереносимость коровьего молока — хотя результаты исследований противоречат этим вопросам
Эмоциональные проблемы
Эмоциональный стресс может вызвать энкопрез.Ребенок может испытывать стресс от:
- Преждевременное, трудное или конфликтное приучение к туалету
- Изменения в жизни ребенка, такие как изменения в питании, приучении к туалету, начало школы или изменения расписания
- Эмоциональные факторы стресса, например развод одного из родителей или рождение брата или сестры
Факторы риска
Энкопрез чаще встречается у мальчиков. Эти факторы риска могут увеличить вероятность энкопреза:
- Использование лекарств, которые могут вызвать запор, например средств от кашля
- Синдром дефицита внимания с гиперактивностью (СДВГ)
- Расстройство аутистического спектра
- Беспокойство или депрессия
Осложнения
Ребенок с энкопрезом может испытывать ряд эмоций, включая смущение, разочарование, стыд и гнев.Если вашего ребенка дразнят друзья, критикуют или наказывают взрослые, он может чувствовать себя подавленным или иметь низкую самооценку.
Профилактика
Ниже приведены некоторые стратегии, которые могут помочь предотвратить энкопрез и его осложнения.
Избегайте запоров
Помогите своему ребенку избежать запоров, обеспечив сбалансированную диету с высоким содержанием клетчатки и поощряя ребенка пить достаточное количество воды.
Узнайте об эффективных методах приучения к туалету
Изучите эффективные методы приучения к туалету.Не начинайте слишком рано и не применяйте слишком настойчивые методы. Подождите, пока ваш ребенок будет готов, а затем используйте положительное подкрепление и поддержку, чтобы помочь ему добиться прогресса. Спросите своего врача о ресурсах по приучению к туалету.
Получите раннее лечение энкопреза
Раннее лечение, включая рекомендации лечащего врача или специалиста по психическому здоровью, может помочь предотвратить социальное и эмоциональное воздействие энкопреза. Регулярные контрольные визиты к врачу могут помочь выявить текущие или повторяющиеся проблемы, чтобы можно было внести коррективы в лечение по мере необходимости.
14 сентября 2019 г.
Недержание кала — CHOC Children’s, Orange County
Каковы симптомы недержания кала?
У детей с недержанием кала может выделяться стул, когда они не пользуются туалетом, особенно когда они кашляют, чихают или выделяют газы. Они также могут испражняться, не дойдя до туалета.
Кто подвержен риску недержания кала?
Наибольшему риску недержания кала подвержены дети с:
Как диагностируется недержание кала?
Недержание кала может напоминать другие состояния.Чтобы диагностировать заболевание, детский гастроэнтеролог рассмотрит следующие данные:
- Общее состояние здоровья и история болезни ребенка
- Описание симптомов ребенка, в том числе:
— Когда они возникают
— Любая диета или физическая активность, которые могут вызывать недержание кала у ребенка
— Связанные с этим проблемы, такие как боль, запор или болезнь
— Насколько серьезны явления - Медицинский осмотр.
Наши гастроэнтерологи также рассмотрят результаты визуализационных тестов, которые могут включать:
- Анальная манометрия. Гастроэнтеролог вашего ребенка с помощью тонкой гибкой трубки проверяет, насколько хорошо работают мышцы и нервы вокруг заднего прохода и прямой кишки.
- Магнитно-резонансная томография. МРТ может помочь определить проблемы со структурой заднего прохода и прямой кишки. Узнайте больше о МРТ в CHOC.
- Аноректальное УЗИ . Звуковые волны создают изображения структур заднего прохода и прямой кишки.
- Проктография. Это рентгеновский снимок, который помогает врачу определить, сколько стула ребенок может хранить в прямой кишке и как его организм справляется со стулом.Узнайте больше о рентгеновских лучах в CHOC.
- Проктосигмоидоскопия. Используя гибкую трубку, врач осмотрит прямую и нижнюю часть кишечника ребенка на предмет наличия шрамов и / или воспалений.
- Анальная электромиография. Осуществляет поиск признаков повреждения нервов в области тазового дна и прямой кишки.
Врач также может спросить об эмоциях и качестве жизни ребенка, чтобы выяснить, как это состояние влияет на него эмоционально и социально, поскольку недержание кала может угрожать уверенности ребенка в себе.
Как лечится недержание кала?
Лечение, рекомендованное при недержании кала, зависит от его причины. Пациентам, возможно, потребуется попробовать несколько методов лечения или комбинацию из них, чтобы справиться с недержанием кала. Возможные варианты лечения включают:
- Лекарства. Врач ребенка может прописать лекарство, помогающее контролировать диарею или другие болезни или заболевания, которые способствуют недержанию кала.
- Тренировка мышц. Детский врач может порекомендовать определенные упражнения, которые могут помочь укрепить мышцы тазового дна ребенка.
- Биологическая обратная связь. Это клинический инструмент, который может помочь детям научиться контролировать свой стул.
- Электростимуляция. Имплантаты, которые вызывают слабые электронные импульсы, могут быть хирургическим путем помещены рядом с важными нервами, чтобы помочь справиться с дефекацией.
- Хирургия. В некоторых случаях операция может улучшить функцию кишечника или решить структурную проблему.
Какие осложнения вызывает недержание кала?
Осложнения — это проблемы, вызванные состоянием человека.При недержании кала к осложнениям могут относиться:
- Эмоциональное и социальное расстройство. Недержание кала может вызывать смущение, и некоторые дети, подростки или молодые люди могут захотеть избежать школы и социальных ситуаций. Некоторые дети могут впадать в депрессию из-за недержания кала.
- Физическое раздражение. Частый контакт с калом и вытирание могут вызвать раздражение кожи вокруг заднего прохода.
- Плохое питание. Со временем серьезное недержание кала может означать, что организм вашего ребенка не получает достаточного питания из пищи.Врач вашего ребенка может порекомендовать пищевые добавки.
Если недержание кала у ребенка вызвано частой продолжающейся диареей и у ребенка есть признаки обезвоживания, важно немедленно обратиться к врачу.
Как предотвратить недержание кала?
Многие причины недержания кала предотвратить невозможно. Однако по мере того, как семьи проходят процесс диагностики, чтобы найти его причину, вы можете узнать, как предотвратить эпизоды недержания мочи у вашего ребенка.Например, если виновата диета, может помочь отказ от определенных продуктов или напитков. Как и диета с высоким содержанием клетчатки и большим количеством жидкости. Определенные процедуры, такие как тренировка кишечника, могут помочь ребенку разработать график посещения туалета в течение дня и предотвратить несчастные случаи.
Как я могу справиться с недержанием кала у ребенка?
Жизнь с недержанием кала может потребовать принятия определенных мер, чтобы ваш ребенок мог продолжать наслаждаться своей жизнью, например:
- Работайте с детским врачом. Некоторым подходам лечения может потребоваться время, чтобы они стали эффективными. Следуйте инструкциям по применению любых лекарств, которые дает вам врач. Если вы не понимаете, как правильно использовать расходные материалы, спросите медицинскую бригаду вашего ребенка. Если вы не заметили улучшения, обратитесь к врачу вашего ребенка.
- Попробуйте терапию. Если недержание кала вредит отношениям, школьной или социальной жизни вашего ребенка или его общему качеству жизни, может помочь разговор с психологом. Гастроэнтерологи CHOC могут помочь организовать услуги психологической поддержки.
- Вести дневник питания. Отслеживание продуктов, которые ест ваш ребенок, а также дней или времени, когда возникает недержание кала, может помочь выявить, что может способствовать недержанию кала у вашего ребенка. Диетолог CHOC может встретиться с вами и вашим ребенком, чтобы помочь определить продукты и напитки, которые могут помочь уменьшить недержание мочи у вашего ребенка.
- Тренировка кишечника. Один из способов снизить риск недержания кала — побудить вашего ребенка регулярно пользоваться туалетом и пытаться опорожнить кишечник.
- Упаковка сменной одежды. Свежая одежда и обувь, чистящие салфетки и запасная сумка для хранения любых загрязненных вещей могут помочь ребенку чувствовать себя более уверенно при выходе из дома и возобновлении нормальной деятельности.
- Носите впитывающие прокладки или подгузники. При обучении лечению недержания кала некоторые семьи могут пожелать рассмотреть возможность покупки продуктов для лечения недержания, таких как прокладки или подгузники, которые впитывают протечки и запахи.
- Принять препарат «фекальный дезодорант». Посоветуйтесь с врачом вашего ребенка о лекарствах, которые могут уменьшить запахи, связанные с недержанием кала.
- Научитесь заботиться о нежной коже. Используйте очищающие и защитные средства для предотвращения раздражения кожи и боли от недержания кала.
Недержание кишечника (недержание кала): причины, симптомы, диагностика, лечение
Что такое недержание кишечника?
Недержание кишечника (также называемое недержанием кала) — это когда вы не можете контролировать свой стул.Это распространенная проблема, особенно среди пожилых людей, и варьируется от нерегулярных утечек стула при отхождении газов до полной потери контроля над кишечником.
Случайное опорожнение кишечника обычно не является серьезной медицинской проблемой. Но это может сильно мешать повседневной жизни. Люди с недержанием кишечника могут избегать социальной активности из-за страха смущения.
Многие эффективные методы лечения могут помочь людям с недержанием кишечника. К ним относятся:
- Медицина
- Хирургия
- Минимально инвазивные процедуры
Обратиться к врачу — это первый шаг к избавлению от недержания кишечника.
Симптомы недержания кишечника
Недержание кишечника может быть краткосрочной проблемой или проблемой, которая возникает регулярно. Вы можете внезапно почувствовать позыв в туалет (это называется позывным недержанием) или вы можете не осознавать, что вам нужно пойти (это называется пассивным недержанием). Недержание кишечника может также произойти с другими проблемами кишечника, такими как:
- Жидкий, водянистый стул (диарея)
- Проблемы с отхождением стула или нерегулярное испражнение (запор)
- Вздутие живота и газы
Причины недержания кишечника
Самые большие Распространенной причиной недержания кишечника является повреждение мышц вокруг заднего прохода (анальных сфинктеров).Вагинальные роды могут повредить анальные сфинктеры или их нервы. Вот почему женщины страдают от случайного опорожнения кишечника примерно в два раза чаще, чем мужчины.
Анальная хирургия может также повредить анальные сфинктеры или нервы, что приведет к недержанию кишечника.
Другие возможные причины недержания кишечника включают:
Часто бывает несколько причин недержания кишечника. Иногда врачи не могут определить причину.
Диагностика недержания кишечника
Обсуждение недержания кишечника может дать врачу подсказки, которые помогут поставить диагноз.Во время медицинского осмотра врач может проверить прочность мышцы анального сфинктера, вставив палец в перчатке в прямую кишку.
Другие тесты могут быть полезны для определения причины недержания кишечника, например:
- Анализ стула. Если присутствует диарея, анализ стула может выявить инфекцию или другую причину.
- Эндоскопия. Трубка с камерой на конце вводится в задний проход. Это определяет любые потенциальные проблемы в анальном канале или толстой кишке.Можно использовать короткую жесткую трубку (аноскопия) или более длинную гибкую трубку (ректороманоскопия или колоноскопия).
- Аноректальная манометрия. Датчик давления вводится в задний проход и прямую кишку. Это позволяет измерить силу мышц сфинктера.
- Эндосонография . В задний проход вводится ультразвуковой датчик. Это создает изображения, которые могут помочь выявить проблемы в стенках анальной и прямой кишки.
- Нервные пробы. Эти тесты измеряют реакцию нервов, контролирующих мышцы сфинктера.Они могут обнаружить повреждение нервов, которое может вызвать недержание кишечника.
- МРТ-дефекография. Магнитно-резонансная томография таза может быть выполнена, возможно, когда человек опорожняет кишечник на специальном комоде. Это может предоставить информацию о мышцах и опорных структурах заднего прохода, прямой кишки и таза.
- Испытание на выброс воздушного шара. Здесь ваш лечащий врач вводит небольшой баллон с водой в прямую кишку. Затем вы пойдете в ванную и вытолкните воздушный шар.Если это займет более 3 минут, у вас могут возникнуть проблемы с дефекацией.
- Колоноскопия. Ваш лечащий врач вставит гибкую трубку в прямую кишку, чтобы внимательно изучить толстую кишку.
Лечение недержания кишечника
Недержание кишечника обычно поддается лечению. Во многих случаях его можно полностью вылечить.
Рекомендуемые методы лечения зависят от причины недержания кишечника. Часто для контроля симптомов может потребоваться более одного метода лечения.
Нехирургические методы лечения часто рекомендуются в качестве начального лечения недержания кишечника. К ним относятся:
Диета
Эти шаги могут быть полезны:
- Ешьте от 20 до 30 граммов клетчатки в день. Это может сделать стул более объемным, и его будет легче контролировать.
- Избегайте кофеина. Это может помочь предотвратить диарею.
- Выпивайте несколько стаканов воды каждый день. Это может предотвратить запор.
Продолжение
Лекарства
Эти лекарства уменьшают количество испражнений и позывы к опорожнению кишечника:
Метилцеллюлоза может помочь сделать жидкий стул более твердым и его легче контролировать.Людям с определенной причиной диареи, например с воспалительным синдромом кишечника, также могут помочь другие лекарства.
Упражнения
Начните программу регулярного сокращения мышц, используемых для контроля мочеиспускания (упражнения Кегеля). Это укрепляет мышцы таза и помогает уменьшить недержание кишечника.
Продолжение
Тренировка кишечника. Запланируйте опорожнение кишечника каждый день в одно и то же время. Это может помочь предотвратить промежуточные аварии.
Биологическая обратная связь . Датчик расположен внутри заднего прохода и на брюшной стенке. Это обеспечивает обратную связь, когда человек выполняет упражнения для улучшения контроля над кишечником.
Хирургическое лечение
Хирургическое вмешательство может быть рекомендовано людям, у которых недержание кишечника не лечится неинвазивными методами лечения. К видам операций относятся:
- Операция на сфинктере. Хирург может сшить анальные мышцы более плотно (сфинктеропластика).Или хирург берет мышцу из таза или ягодиц, чтобы поддержать слабые анальные мышцы, процедура, известная как транспозиция мышц. Эти операции могут вылечить многих людей с недержанием кишечника, вызванным разрывом мышц анального сфинктера.
- Стимулятор крестцового нерва. Хирург имплантирует устройство, которое стимулирует тазовые нервы. Эта процедура может быть наиболее эффективной у людей с недержанием кишечника из-за повреждения нервов.
- Устройство манжеты сфинктера .Хирург может имплантировать манжету, наполненную воздухом и окружающую анальный сфинктер. Человек сдувает манжету во время дефекации и повторно надувает ее, чтобы предотвратить недержание кишечника.
- Колостома . Это операция по перенаправлению толстой кишки через отверстие в коже живота. Колостомия рассматривается только тогда, когда недержание кишечника продолжается, даже когда все другие методы лечения были испробованы.
Продолжение
Новые нехирургические процедуры
Существуют новые нехирургические процедуры для лечения недержания кишечника, такие как:
- Радиочастотное ремоделирование анального сфинктера .Зонд, который входит в задний проход, направляет контролируемое количество тепловой энергии в анальную стенку. Радиочастотное ремоделирование вызывает легкое повреждение мышц сфинктера, которые становятся толще по мере заживления.
- Биоматериалы для инъекций. Материалы, такие как силикон, коллаген или декстраномер / гиалуроновая кислота, могут быть введены в анальный сфинктер для увеличения его толщины и функции.
Эти процедуры могут уменьшить недержание кишечника у некоторых людей без риска хирургического вмешательства.Поскольку они относительно новые, их долгосрочная эффективность и безопасность не так хорошо известны, как другие методы лечения.
Недержание кишечника: Медицинская энциклопедия MedlinePlus
Часто простые изменения могут помочь уменьшить недержание кишечника. Ваш врач может предложить одно или несколько из этих методов лечения.
Диета. Отслеживайте продукты, которые вы едите, чтобы увидеть, вызывают ли какие-либо из них проблемы. Продукты, которые могут вызвать недержание мочи у некоторых людей, включают:
- Алкоголь
- Кофеин
- Молочные продукты (для людей, которые не могут переваривать лактозу, сахар, содержащийся в большинстве молочных продуктов)
- Жирные, жареные или жирные продукты
- Острые продукты
- Колбасы или копчености
- Подсластители, такие как фруктоза, маннит, сорбит и ксилит
Клетчатка. Увеличение веса в рационе может привести к сгущению жидкого стула. Чтобы увеличить количество клетчатки:
- Ешьте больше цельнозерновых продуктов. Старайтесь употреблять 30 граммов клетчатки в день. Прочтите этикетки на продуктах, чтобы узнать, сколько клетчатки содержится в хлебе, крупах и других продуктах.
- Используйте такие продукты, как Metamucil, которые содержат волокно подорожника, которое увеличивает объем стула.
Тренировка кишечника и упражнения для мышц тазового дна. Эти методы могут помочь вам контролировать мышцы анального сфинктера при дефекации.Ваш врач может показать вам упражнения для укрепления тазового дна и анальных мышц. Переобучение кишечника включает попытки опорожнения кишечника в определенное время дня.
Некоторые люди не могут сказать, когда пора опорожнять кишечник. Иногда они не могут двигаться достаточно хорошо, чтобы самостоятельно добраться до ванной. Эти люди нуждаются в особой заботе. Они могут привыкнуть не ходить в туалет, когда пришло время опорожнить кишечник. Чтобы предотвратить эту проблему, помогите им добраться до туалета после еды и когда они почувствуют позыв.Также убедитесь, что ванная комната безопасна и удобна.
Использование специальных прокладок или нижнего белья может помочь человеку, страдающему недержанием, чувствовать себя в безопасности при выходе из дома. Вы можете найти эти продукты в аптеках и во многих других магазинах.
ХИРУРГИЯ
Если лечение не помогает, хирургическое вмешательство может помочь решить проблему. Есть несколько видов процедур. Выбор операции зависит от причины недержания и общего состояния здоровья человека.
Ремонт ректального сфинктера. Эта операция может помочь людям, у которых анальное мускульное кольцо (сфинктер) не работает из-за травмы или старения. Прикрепляются анальные мышцы, чтобы сжать сфинктер и помочь анусу сузиться более полно.
Пересадка мышц Gracilis. Людям, потерявшим функцию нервов анального сфинктера, может помочь пересадка тонкой мышцы бедра. Тонкая мышца берется с внутренней стороны бедра. Его надевают вокруг сфинктера, чтобы помочь сжать мышцу сфинктера.
Искусственный сфинктер кишечника. Искусственный сфинктер состоит из 3 частей: манжеты, которая надевается на задний проход, баллона для регулирования давления и насоса, который надувает манжету.
Во время операции искусственный сфинктер устанавливается вокруг сфинктера прямой кишки. Манжета остается надутой для удержания мочи. Вы опорожняете кишечник, выпуская воздух из манжеты. Манжета автоматически надувается через 10 минут.
Стимулятор крестцового нерва. В тело можно ввести устройство для стимуляции нервов, поддерживающих удержание мочи.
Отвод фекалий. Иногда эту процедуру проводят людям, которым не помогают другие методы лечения. Толстый кишечник прикреплен к отверстию в брюшной стенке, называемому колостомой. Стул через это отверстие попадает в специальный мешок. Большую часть времени для сбора стула вам понадобится мешок для колостомы.
Инъекционное лечение. Эта процедура вводит густой гель (Solesta) в анальный сфинктер для его увеличения.
Если лечение не помогает избавиться от недержания кишечника, можно использовать специальные устройства для сбора фекалий, которые удерживают стул и защищают кожу от разрушения.У этих устройств есть дренируемый пакет, прикрепленный к липкой пластине. В пластине есть отверстие, прорезанное по центру, которое совпадает с отверстием для ануса.
Недержание кала и мочи, связанное с позвоночником, у детей — условия и лечение
Если у вашего ребенка недержание кишечника из-за расщелины позвоночника или другого врожденного порока, поражающего позвоночник, его план лечения, вероятно, будет состоять из комбинации различных подходов. Это может включать изменения в диете, образе жизни, лекарствах, хирургическом вмешательстве и участие в программе управления кишечником.
Наша программа управления кишечником реализует индивидуальный набор процедур, чтобы помочь вашему ребенку сохранить чистоту и избежать несчастных случаев. Вашему ребенку будет полезно работать с диетологами, которые составляют оптимальные диеты и предлагают полезные советы по увеличению потребления клетчатки для родителей, у которых есть дети, которые разборчивы в еде. Практикующая медсестра и детский психолог следят за планами лечения и при необходимости вносят коррективы.
Другие нехирургические методы лечения включают:
- Клизмы и ирригационные процедуры для разжижения стула и выведения шлаков
- Лекарства, такие как слабительные, при необходимости
- Здоровая диета, богатая клетчаткой
Если вашему ребенку требуется операция, хирургическое лечение включают:
Аппендикостомия Малона
Аппендикостомия Малона (MACE) — это процедура, при которой ваш хирург конструирует клапан или путь от пупка к толстой кишке, соединяя аппендикс с брюшной полостью.Процедура не влечет за собой использование каких-либо искусственных имплантатов или устройств, потому что клапан создается из собственной ткани вашего ребенка. В клапан вводится катетер, куда вводится специальный раствор для промывания толстой кишки стула. После MACE ваш ребенок проведет около двух дней в больнице, и через месяц ему потребуются контрольные посещения хирурга, чтобы убедиться, что он выздоравливает должным образом.
Иногда аппендикс можно разделить и использовать как для аппендикостомии Малона, так и для аппендикостомии Митрофанова (аналогичная идея для доступа к мочевому пузырю), и иногда сегмент толстой кишки, который нужно удалить, может быть добавлен к мочевому пузырю, чтобы сделать его больше (мочевой пузырь увеличение).
Резекция толстой кишки
Резекция толстой кишки может выполняться для удаления пораженных участков толстой кишки, которые могут включать области толстой кишки, тонкой кишки или прямой кишки. Тип необходимой резекции толстой кишки будет зависеть от конкретного заболевания позвоночника вашего ребенка и тяжести его состояния. Ваш ребенок обычно проводит одну неделю в больнице после резекции толстой кишки и требует последующего наблюдения в течение одного месяца, чтобы убедиться, что он зажил должным образом, и проверить наличие возможных осложнений.
Оценка и лечение запоров у детей и подростков
1. van den Berg MM,
Беннинга М.А.,
Ди Лоренцо К.
Эпидемиология запоров у детей: систематический обзор. Ам Дж. Гастроэнтерол .
2006; 101 (10): 2401–2409 ….
2. Табберс ММ,
Дилоренцо С,
Бергер М.Ю.,
и другие.
Оценка и лечение функционального запора у младенцев и детей: научно обоснованные рекомендации ESPGHAN и NASPGHAN. J Педиатр Гастроэнтерол Нутр .
2014. 58 (2): 265–281.
3. Лием О,
Харман Дж,
Беннинга М,
Келлехер К,
Муса Х,
Ди Лоренцо К.
Использование здоровья и влияние запоров у детей в Соединенных Штатах. Дж. Педиатр .
2009. 154 (2): 258–262.
4. Бонгерс М.Э.,
ван Вейк МП,
Рейцма Ж.Б.,
Беннинга М.А.
Долгосрочный прогноз запора у детей: клинические исходы в зрелом возрасте. Педиатрия .
2010; 126 (1): e156 – e162.
5. Раскин А,
Ди Лоренцо К,
Forbes D,
и другие.
Функциональные желудочно-кишечные расстройства в детском возрасте: ребенок / подросток. Гастроэнтерология .
2006. 130 (5): 1527–1537.
6. Хайман ЧП,
Милла ПиДжей,
Беннинга М.А.,
Дэвидсон Г.П.,
Флейшер Д.Ф.,
Таминиау Дж.
Функциональные расстройства желудочно-кишечного тракта в детском возрасте: новорожденные / дети ясельного возраста. Гастроэнтерология .2006. 130 (5): 1519–1526.
7. Tunc VT,
Камурдан А.Д.,
Ильхан М.Н.,
Сахин Ф,
Беязова Ю.
Факторы, связанные с типом дефекации у детей 0-24 месяцев. Eur J Педиатр .
2008. 167 (12): 1357–1362.
8. Корацциари Э,
Стаяно А,
Miele E,
Greco L;
Итальянское общество детской гастроэнтерологии, гепатологии и питания.
Частота кишечника и особенности дефекации у детей: проспективное общенациональное исследование. Клин Гастроэнтерол Гепатол .
2005. 3 (11): 1101–1106.
9. Фонтана М,
Бьянки С,
Катальдо Ф,
и другие.
Частота кишечника у здоровых детей. Акта Педиатр Сканд .
1989. 78 (5): 682–684.
10. Бардиса-Эскурра L,
Ульман Р,
Гордон Дж;
Группа разработки рекомендаций.
Диагностика и лечение идиопатических детских запоров: краткое изложение руководства NICE. BMJ .2010; 340: c2585.
11. Ван дер Валь М.Ф.,
Беннинга М.А.,
Хирасинг Р.А.
Распространенность энкопреза среди мультикультурного населения. J Педиатр Гастроэнтерол Нутр .
2005. 40 (3): 345–348.
12. ван ден Берг М.М.,
Бонгерс МЭ,
Воскуйл В.П.,
Беннинга М.А.
Повышение ректальной податливости при функциональном запоре у детей не играет роли. Гастроэнтерология .
2009; 137 (6): 1963–1969.
13.Браззелли М,
Гриффитс П.В.,
Коди JD,
Таппин Д.
Поведенческие и когнитивные вмешательства с другими видами лечения или без них для лечения недержания кала у детей. Кокрановская база данных Syst Rev .
2011; (12): CD002240.
14. Мойлан С,
Армстронг Дж.
Диас-Салдано Д,
Балобан М,
Йеркес Э.Б.,
Линдгрен Б.В.
Рентген брюшной полости — надежный способ диагностики запора? Дж Урол .2010. 184 (4 доп.): 1692–1698.
15. Пенсабене Л,
Буономо C,
Фишман Л,
Читкара Д,
Нурко С.
Отсутствие пользы от рентгена брюшной полости при оценке детей с запорами: сравнение различных методов оценки. J Педиатр Гастроэнтерол Нутр .
2010. 51 (2): 155–159.
16. Марти Т.Л.,
Матлак МЭ,
Хендриксон М,
Черный RE,
Джонсон Д.Г.
Неожиданная смерть от энтероколита после операции по поводу болезни Гиршпрунга. Педиатрия .
1995. 96 (1 п.1): 118–121.
17. Розен Р.,
Буономо C,
Андраде Р,
Нурко С.
Частота поражения спинного мозга у пациентов с трудноизлечимыми запорами. Дж. Педиатр .
2004. 145 (3): 409–411.
18. Iacono G,
Cavataio F,
Монтальто G,
и другие.
Непереносимость коровьего молока и хронические запоры у детей. N Engl J Med .
1998. 339 (16): 1100–1104.
19. Нурко С.
Достижения в лечении запоров у детей. Курр Гастроэнтерол Реп .
2000. 2 (3): 234–240.
20. ван Дейк М,
Бонгерс МЭ,
де Фриз Г.Дж.,
Grootenhuis MA,
Последний БФ,
Беннинга М.А.
Поведенческая терапия запоров у детей: рандомизированное контролируемое исследование. Педиатрия .
2008; 121 (5): e1334 – e1341.
21. Табберы ММ,
Болуйт Н,
Бергер М.Ю.,
Беннинга М.А.Нефармакологические методы лечения запоров у детей: систематический обзор. Педиатрия .
2011. 128 (4): 753–761.
22. Maffei HV,
Vicentini AP.
Проспективная оценка диетического лечения запоров у детей: высокое потребление пищевых волокон и пшеничных отрубей связано с улучшением состояния запоров. J Педиатр Гастроэнтерол Нутр .
2011. 52 (1): 55–59.
23. Guerra PV,
Лима LN,
Соуза ТЦ,
и другие.Лечение функциональных запоров у детей йогуртом, содержащим Bifidobacterium: перекрестное, двойное слепое, контролируемое исследование. Мир Дж. Гастроэнтерол .
2011. 17 (34): 3916–3921.
24. Epocrates. http://www.epocrates.com. По состоянию на 3 апреля 2014 г.
25. Чуды М.М., Аркара К.М.; Больница Джона Хопкинса. Справочник Харриет Лейн: Руководство для педиатров. 19 изд. Филадельфия, Пенсильвания: Эльзевир; 2012.
26. Биггс В.С.,
Деры WH.
Оценка и лечение запоров у младенцев и детей. Врач Фам .
2006. 73 (3): 469–477.
27. Нурко С,
Юсеф Н.Н.,
Сабри М,
и другие.
PEG3350 в лечении запоров у детей: многоцентровое двойное слепое плацебо-контролируемое исследование. Дж. Педиатр .
2008. 153 (2): 254–261.
28. Беккали Н.Л.,
ван ден Берг М.М.,
Дейкграаф М.Г.,
и другие.
Лечение фекальной закупорки прямой кишки при запорах у детей: клизмы по сравнению с пероральными высокими дозами ПЭГ. Педиатрия .
2009; 124 (6): e1108 – e1115.
29. Pijpers MA,
Табберы ММ,
Беннинга М.А.,
Бергер М.Ю.
В настоящее время рекомендуемые методы лечения запоров у детей не основаны на доказательствах: систематический обзор литературы о влиянии слабительных средств и диетических мер [опубликованная поправка появляется в Arch Dis Child. 2009; 94 (8): 649]. Арка Дис Детский .
2009. 94 (2): 117–131.
30. Конфеты Д,
Белси Дж.
Макрогол (полиэтиленгликоль) слабительные у детей с функциональными запорами и фекальными пробами: систематический обзор. Арка Дис Детский .
2009. 94 (2): 156–160.
31. Лёнинг-Бауке В.
Распространенность, симптомы и исход запоров у младенцев и детей ясельного возраста. Дж. Педиатр .
2005. 146 (3): 359–363.
32. Бонгерс М.Э.,
ван ден Берг М.М.,
Рейцма Ж.Б.,
Воскуйл В.П.,
Беннинга М.А.
Рандомизированное контролируемое исследование клизм в сочетании с пероральной слабительной терапией у детей с хроническим запором.

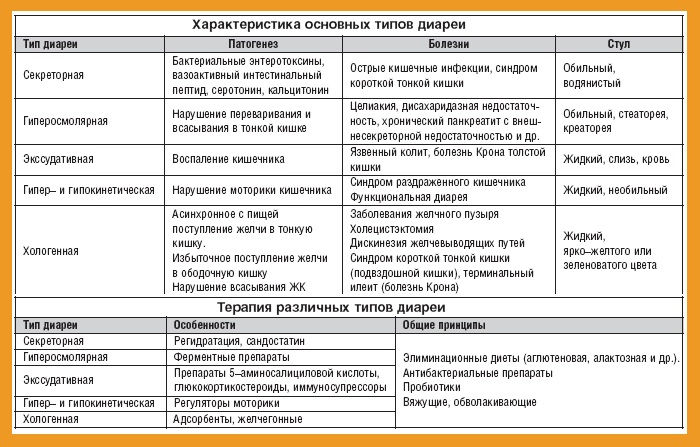

 Причиной такого явления могут быть врожденные аномалии, поражение головного мозга в результате травмы, перенесенных инфекционных заболеваний. Этот вид энкопреза встречается достаточно редко, всего 5% детей.
Причиной такого явления могут быть врожденные аномалии, поражение головного мозга в результате травмы, перенесенных инфекционных заболеваний. Этот вид энкопреза встречается достаточно редко, всего 5% детей.
 п.
п.