Page Not Found | European Lung Foundation
Sorry about that! Something went a little wrong there and we’ve encountered some kind of problem.
You can either click «Back» in your browser and try again, choose something else from the menu, or drop us a line to let us know there’s a problem.
Alternatively, we’ve had a look around the site for what you seem to be looking for and have found the following results:
По вашему запросу ничего не найдено. Попробуйте ввести похожие по смыслу слова, чтобы получить лучший результат.
Our projects
AirPROM
AirPROM (Airway Disease Predicting Outcomes through Patient Specific Computational Modelling) brings together experts and current research to build a computational model of the lung as a new way of characterising asthma and COPD. (Website in English)
DRAGON
DRAGON will use artificial intelligence (AI) and machine learning to deliver a decision support system for precise coronavirus diagnosis using CT scanning.

A full project website will be available in early 2021. See below for information about the work packages, project partners and how to get involved.EARIP
Bringing together experts to define how to reduce asthma deaths and hospitalisations across Europe. A ‘roadmap’ of priorities for clinicians, researchers, industry, and patient groups will be used to persuade EU funding policy makers to invest in asthma.
Healthy Lungs for Life
Healthy Lungs for Life is one of the largest ever lung health campaigns, raising awareness of the importance of healthy lungs through a full range of events, projects and promotional activities.
Four themes are highlighted as part of the campaign: breathing clean air, quitting smoking, vaccination and being active.SmokeHaz
SmokeHaz is a collaboration between the European Respiratory Society (ERS), European Lung Foundation (ELF) and the UKCTAS.
 The organisations joined forces to provide a website aimed at policy makers focused on the respiratory health hazards associated with smoking.
The organisations joined forces to provide a website aimed at policy makers focused on the respiratory health hazards associated with smoking.U-BIOPRED
A large scale public-private research initiative. Information and samples from more than 1,000 adults and children are being used to learn more about different types of asthma to ensure better diagnosis and treatment for each person. (Website in English)
Lung cancer patient priorities
FRESH AIR
FRESH AIR is an EU Horizon 2020 project which aims to improve the health of people at risk of or suffering from chronic lung conditions in countries where resources are limited, such as Uganda, Vietnam, the Kyrgyz Republic and Greece. By training local healthcare professionals in these countries, FRESH AIR will introduce effective actions for preventing, diagnosing and treating lung conditions. Smoke and indoor pollution are specific areas that the project will focus on.

3TR
3TR is the largest IMI project yet, focussing on diseases autoimmune, inflammatory and allergic diseases including COPD and asthma. The project aims to provide insights into mechanisms of response and non-response to treatment across different diseases.
Бронхиальная астма у детей: маме на заметку
Врач-пульмонолог АО «Научный центр педиатрии и детской хирургии» Алия Галымхановна Заитова рассказывает о мерах профилактики при бронхиальной астме.
Что мы знаем о бронхиальной астме?
Бронхиальная астма является актуальной проблемой педиатрии и медицины в целом. Этот вопрос мучает многих родителей заболевших детей. Знания родителей об этой болезни, помогут остановить дальнейшее развитие бронхиальной астмы и контролировать заболевание.
Бронхиальная астма (БА) – это заболевание, характеризующееся хроническим воспалением дыхательных путей, в основе которого лежит аллергическое воспаление бронхов. Данное заболевание характеризуется наличием респираторных симптомов, таких как периодически возникающий сухой кашель, приступы затрудненного дыхания или удушья в результате сужения бронхов, гиперсекреция слизи, отек слизистой оболочки бронхов.
Данное заболевание характеризуется наличием респираторных симптомов, таких как периодически возникающий сухой кашель, приступы затрудненного дыхания или удушья в результате сужения бронхов, гиперсекреция слизи, отек слизистой оболочки бронхов.
Когда может развиться заболевание?
Бронхиальная астма может возникнуть в любом возрасте, у ребенка любой национальности и при любом уровне культурного развития. Чаще симптомы бронхиальной астмы проявляются в первые пять лет жизни, но могут появиться и у подростков. Очень важно вовремя распознать симптомы и начать лечение на самом раннем этапе.
Начавшееся заболевание у детей часто продолжается во взрослом возрасте, приводит к снижению качества жизни, может явиться причиной инвалидности, иногда к неблагоприятным исходам.
Причины развития бронхиальной астмы?
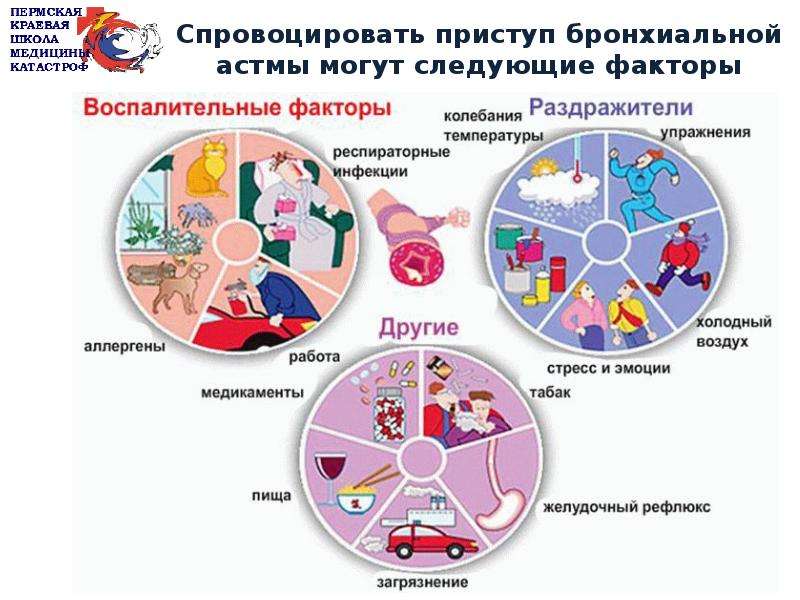
Основная роль в развитии бронхиальной астмы у детей отводится постоянному контакту с аллергенами (продукты жизнедеятельности клещей и домашней пыли, споры плесневых грибов, пыльца растений, шерсть домашних животных, птичий пух, корм аквариумных рыбок, пищевые аллергены, пассивное курение (вдыхание табачного дыма). Тем временем факторами-провокаторами (триггерами), воздействующими на воспаленную слизистую оболочку бронхов и приводящими к развитию приступа бронхиальной астмы у детей, являются: острые респираторные вирусные инфекции, загрязняющие воздух вещества (промышленные и химические соединения), нестероидные противовоспалительные средства (аспирин, анальгин, парацетамол, нурофен и т. д.), резкие запахи, значительная физическая нагрузка, вдыхание холодного воздуха.
Тем временем факторами-провокаторами (триггерами), воздействующими на воспаленную слизистую оболочку бронхов и приводящими к развитию приступа бронхиальной астмы у детей, являются: острые респираторные вирусные инфекции, загрязняющие воздух вещества (промышленные и химические соединения), нестероидные противовоспалительные средства (аспирин, анальгин, парацетамол, нурофен и т. д.), резкие запахи, значительная физическая нагрузка, вдыхание холодного воздуха.
Как заподозрить бронхиальную астму?
Клинические проявления бронхиальной астмы у детей зависят от возраста (особенно у детей до 5 лет), на этот же период приходится и пик заболеваемости. Часто эти дети наблюдаются с диагнозом обструктивный бронхит, обструктивный синдром при ОРВИ. Сложность диагностики у детей до 5 лет обусловлена тем, что у малышей до пяти лет гладкая мускулатура бронхов еще не до конца развита, а их просвет еще узкий, а также невозможностью проведения обследования (пикфлоуметрии, функции внешнего дыхания, диагностических проб). Основные рецидивирующие симптомы бронхиальной астмы у детей – это сухой приступообразный кашель, из-за суженных бронхов малыш дышит неровно, быстро вдыхает и с трудом выдыхает – словно ловит ртом воздух, свистящее дыхание, одышка, чаще причиняющие неудобства в ночные часы или рано утром. Со стороны видно, что ребенку трудно дышать в течение длительного промежутка времени, часто жалуется на то, что «давит в груди», чувства стеснения в груди после физической нагрузки или контакта с аллергеном.
Основные рецидивирующие симптомы бронхиальной астмы у детей – это сухой приступообразный кашель, из-за суженных бронхов малыш дышит неровно, быстро вдыхает и с трудом выдыхает – словно ловит ртом воздух, свистящее дыхание, одышка, чаще причиняющие неудобства в ночные часы или рано утром. Со стороны видно, что ребенку трудно дышать в течение длительного промежутка времени, часто жалуется на то, что «давит в груди», чувства стеснения в груди после физической нагрузки или контакта с аллергеном.
Бронхиальной астме часто предшествуют такие заболевания как атопический дерматит (высыпания на коже зудящего характера), аллергический ринит (у 90% больных бронхиальной астмой имеет место заложенность носа) или полипозные изменения пазух носа.
Как помочь ребенку во время приступа?
1. Посадить ребенка на стул и наклонить его тело вперед так, чтобы локти опирались на колени.
2. Дать малышу подышать свежим и чистым воздухом. Зимой следить за тем, чтобы комната не переохладилась, а в сезон цветения помнить об аллергенах на улице.
Зимой следить за тем, чтобы комната не переохладилась, а в сезон цветения помнить об аллергенах на улице.
3. Снять бронхиальный спазм лекарством с помощью ингалятора. В первый раз лучше прочитать инструкцию к нему.
4. Набрать теплую воду (ближе к горячей) в тазик и сделать ребенку ванночки для рук и ног. Это тоже поможет при приступе бронхиальной астмы.
Чем лечить детей с бронхиальной астмой?
Наиболее эффективным лечением является элиминация причинно-значимого аллергена. Однако на практике это возможно далеко не всегда. Астму можно эффективно контролировать у большинства больных, однако вылечить ее не всегда удается. Выбор медикаментозного лечения должен быть сделан с учетом тяжести течения и периода бронхиальной астмы. Однако в любом случае необходим индивидуальный подход в выборе средств и методов лечения. В лечении существуют регулярная, контролирующая (базисная) медикаментозная терапия, которая применяется длительно, и симптоматическая (скорая помощь): применяется по необходимости, облегчает острые симптомы. Базисные препараты уменьшают воспаление в дыхательных путях, способствуют контролю симптомов, уменьшают риск обострений. У детей старше 5 лет базисная терапия проводится обязательно под контролем функции внешнего дыхания: пикфлоуметрии, FEV1, PEF. В терапии БА рекомендуется использовать ступенчатый подход в выборе объема терапии с усилением или уменьшением медикаментозной терапии в зависимости от ее эффективности и клинической картины. При неэффективности терапии необходимо обратиться к специалисту.
Базисные препараты уменьшают воспаление в дыхательных путях, способствуют контролю симптомов, уменьшают риск обострений. У детей старше 5 лет базисная терапия проводится обязательно под контролем функции внешнего дыхания: пикфлоуметрии, FEV1, PEF. В терапии БА рекомендуется использовать ступенчатый подход в выборе объема терапии с усилением или уменьшением медикаментозной терапии в зависимости от ее эффективности и клинической картины. При неэффективности терапии необходимо обратиться к специалисту.
Как часто необходимо наблюдаться у специалиста?
На амбулаторном этапе частота визитов к врачу зависит от исходной тяжести БА, обычно один раз в 1-3 месяца после первого визита, в последующем – каждые 3-12 месяцев. После купирования обострения БА (в том числе после выписки из стационара) контрольный осмотр должен быть проведен в течение первой недели. Сроки уменьшения объема контролирующей терапии индивидуальны. Возможность перехода на меньший объем терапии (ступень вниз) рассматривается, когда достигнут и сохраняется контроль БА в течение 3-х и более месяцев.
Успешное лечение бронхиальной астмы невозможно без установления партнерских, доверительных отношений между врачом, больным ребенком, его родителями и близкими.
Какие меры профилактики важны при бронхиальной астме?
Профилактика бронхиальной астмы у детей включает: грудное вскармливание на протяжении первого года жизни, постепенное введение прикорма в строгом соответствии с возрастом ребенка, своевременное активное лечение заболеваний органов дыхания, поддержание жилища в чистоте (влажные уборки, отказ от ковров и мягких игрушек), отказ от содержания домашних животных (при их наличии тщательное соблюдение правил гигиены), недопущение вдыхания детьми табачного дыма (пассивного курения), регулярные занятия спортом, ежегодный отдых на морском побережье или в горах.
Стабильно увеличивается количество вновь выявленных пациентов, за счет улучшения диагностики и настороженности врачей на проблему БА.
За прошлый год через отделение пульмонологии АО НЦПДХ пролечились 123 ребенка с диагнозом: бронхиальная астма. На этапе госпитализации проводится комплексный объем лечебно-диагностической помощи детям до 18 лет.
На этапе госпитализации проводится комплексный объем лечебно-диагностической помощи детям до 18 лет.
01 июня 2020
«Казахстанский фармацевтический вестник» №11 (587), июнь 2020 г.
Бронхиальная астма — признаки, симптомы, диагностика
Бронхиальная астма – это воспалительные процессы в дыхательных путях, зачастую сопровождающиеся кашлем, одышкой и удушьем. Болеют бронхиальной астмой люди всех возрастов, но большая часть из них это дети. У которых с возрастом эта болезнь часто проходит сама собой.
Бронхиальная астма является наиболее распространенным видом астмы и имеет несколько подвидов: астма напряжения, кашлевая, профессиональная, ночная, аспириновая.
Астма напряжения. Признаки прогрессирования этого недуга проявляются, как правило, во время интенсивной физической нагрузки. У пациента отмечается затруднённое дыхание, сильный кашель. Максимально дыхательные пути сужаются через 5–20 минут после начала выполнения определённых упражнений. Лечение такого состояния сводится к тому, что пациенту необходимо будет пользоваться ингаляторами, чтобы контролировать возникновение таких приступов.
У пациента отмечается затруднённое дыхание, сильный кашель. Максимально дыхательные пути сужаются через 5–20 минут после начала выполнения определённых упражнений. Лечение такого состояния сводится к тому, что пациенту необходимо будет пользоваться ингаляторами, чтобы контролировать возникновение таких приступов.
Кашлевая астма. Основным признаком недуга является сильный кашель, который продолжается длительное время. Кашлевая астма очень тяжело диагностируется и сложно поддаётся лечению. Чаще всего спровоцировать прогрессирование патологии могут физические упражнения и респираторные инфекции. Если у пациента неоднократно развивались приступы кашля, то необходимо незамедлительно обратиться к врачу для проведения диагностики. Следует пройти тест, который поможет определить наличие недуга – тест лёгочных функций.
Профессиональная астма. Возбудители этого вида астмы располагаются непосредственно на рабочем месте человека. Чаще всего человек отмечает, что обострение заболевания у него развивается в рабочие дни, а в выходные симптомы уменьшаются. Основные симптомы: кашель, насморк, глаза слезятся. Развитие такой астмы наблюдается у людей следующих профессий: парикмахер, фермер, столяр, художник.
Основные симптомы: кашель, насморк, глаза слезятся. Развитие такой астмы наблюдается у людей следующих профессий: парикмахер, фермер, столяр, художник.
Ночная астма. В случае развития этого заболевания, симптомы более интенсивно проявляются ночью, во время сна. Основные симптомы: сильный кашель; затруднённое дыхание; свистящее дыхание. Стоит отметить, что по статистике, большее количество смертельных случаев из-за астмы происходило именно ночью. Это обусловлено множеством факторов: Бронхиальная астма снижением работоспособности лёгких во время сна; горизонтальным положением тела; нарушением циркадианного ритма и прочее.
Аспириновая астма. Вариант астмы, при которой одним из факторов, способствующих сужению бронхов, являются нестероидные противовоспалительные препараты (НПВП), в том числе и ацетилсалициловая кислота. Складывается из триады симптомов (триада Фернана-Видаля): полипозный риносинусит, приступы удушья и непереносимость НПВП.
Признаки и симптомы бронхиальной астмы
К первым симптомам, по которым можно распознать бронхиальную астму относятся:
- Сильный кашель.
 Затруднённый и сухой, когда человек будто бы не может откашляться. Когда приступ заканчивается, вероятно появление небольшого количества влаги в виде слизи.
Затруднённый и сухой, когда человек будто бы не может откашляться. Когда приступ заканчивается, вероятно появление небольшого количества влаги в виде слизи. - Частое дыхание. Приступы часто могут быть с затрудненным дыханием. Когда больному тяжело вдыхать воздух, и еще тяжелее делать выдохи.
- Хрип. Приступы бронхиальной астмы сопровождаются свистящим хрипом, который можно услышать даже на расстоянии.
- Приступ удушья. Удушье или одышка может произойти очень внезапно. Как ночью во время сна, так и днем при любой физической нагрузке. Когда человек дышит пылью, дымом или загрязненным воздухом.
Чем тяжелее стадия болезни, тем более тяжелыми могут быть ее симптомы, например: учащенное сердцебиение (до 125-135 ударов в минуту, когда для астматиков нормой считается 90 ударов в минуту) или ярко выраженное головокружение (признак недостатка кислорода при бронхиальной астме).
Диагностика
Для того, чтобы диагностировать бронхиальную астму, нужно для начала тщательно исследовать свою семью, вплоть до бабушек и дедушек на наличие этого заболевания.
Затем обратиться к специалисту, который проверит пациента на наличие высыпаний на кожном покрове, которые свидетельствуют о чувствительности пациента к различным аллергенам и послушает легкие на наличие хрипов. После этого могут быть проведены специальные тесты и забор анализов крови и мокроты.
В программу диагностики могут входить:
- спирометрия – тест на работу лёгких;
- пикфлоуметрия – исследования на определение скорости потока воздуха;
- рентгенография грудной клетки;
- тесты на выявление аллергии – для определения причины развития недуга;
- тест на определение концентрации оксида воздуха — это позволяет диагностировать воспаление верхних дыхательных путей.
По результатам диагностики врач подберет лечение, в соответствии с выраженностью ваших симптомов. Полностью это заболевание не лечится. Но при соблюдении правильного образа жизни и рекомендаций врача можно продлить период ремиссии и свести к минимуму частоту приступов.
Бронхиальная астма у детей: факторы риска, симптомы и лечение | Лекарственный справочник | Здоровье
Наша справка
По статистике, 5–10% детей в мире страдают бронхиальной астмой. По данным Минздрава России, в период с 2003 по 2008 год число детей с бронхиальной астмой увеличилось на 30%, подростков — на 27%.
Важно
Дети чаще всего болеют атопической бронхиальной астмой. Ее причина — аллергическая реакция, приводящая к сужению просвета бронхов. Обычно она возникает при контакте с ингаляционными аллергенами: домашней пылью, шерстью и перхотью животных, пыльцой растений, спорами плесени. Однако у маленьких детей толчком к развитию астмы может стать и воздействие на организм пищевых аллергенов.
Случаи инфекционно-аллергической астмы, которая возникает на фоне хронических инфекций дыхательных путей (например, хронического бронхита), у детей фиксируются значительно реже, чем у взрослых.
Маме на заметку
Диагностика бронхиальной астмы у детей — более сложная задача, чем выявление болезни у взрослых. Это связано с тем, что при умеренных проявлениях дыхательного дискомфорта ребенок, особенно маленький, не всегда может адекватно описать, что он ощущает.
Это связано с тем, что при умеренных проявлениях дыхательного дискомфорта ребенок, особенно маленький, не всегда может адекватно описать, что он ощущает.
К тому же у детей до пяти лет бронхи по сравнению с бронхами взрослых имеют более узкий просвет и менее развитый мышечный аппарат. Из-за этого ведущими проявлениями астмы у многих малышей становятся не бронхоспазм и удушье (что типично для взрослых и детей старше 5 лет), а отек слизистой оболочки бронхов и обильная выработка густой мокроты. Не только родители, но порой и врачи ошибочно считают это признаками ОРВИ или бронхита. Так что, хотя болезнь может развиваться с раннего возраста, диагностируют ее не сразу.
Тем не менее внимательный родитель может заметить, что у ребенка не просто простуда. На это указывает ряд признаков.
При астме сухой приступообразный кашель у ребенка возникает (или резко усиливается) в основном в ночное время или при пробуждении.
У малыша наблюдается свистящее дыхание.
Ребенок регулярно жалуется на стеснение дыхания или вы наблюдаете, что оно время от времени бывает затруднено.
Кашель или проблемы с дыханием возникают при контакте с животными, домашней пылью, во время выезда на природу в период цветения растений, при физической или сильной эмоциональной нагрузке.
В этих случаях нужно обратиться с ребенком к пульмонологу и пройти обследование.
SOS
Как правило, приступ бронхиальной астмы начинается с кашля, также может появиться насморк, крапивница. Дыхание ребенка становится неровным: вдох короткий, выдох затруднен. Оно сопровождается хрипами и свистом, он «ловит воздух» ртом. Губы могут приобретать синюшный оттенок, а кожа — бледнеть.
При таких симптомах ребенка нужно посадить на стул, наклонить вперед, чтобы локти опирались на колени, и открыть окно, чтобы обеспечить приток воздуха (но в комнате не должно становиться холодно). Необходимо применить согласно инструкции ингалятор с лекарством, снимающим спазм бронхов (препарат из группы бета‑2‑адреномиметиков). Также можно сделать горячие ванны для рук и ног.
Очень важно при этом сохранять спокойствие и отвлекать внимание ребенка, например, почитать ему книжку, дать любимую игрушку. Главное — не дать ему сильно испугаться, потому что страх, паника сильно усугубляют состояние во время приступа.
Главное — не дать ему сильно испугаться, потому что страх, паника сильно усугубляют состояние во время приступа.
Если приступ сохраняется, вызовите скорую помощь.
Факторы риска
Природа бронхиальной астмы до конца не изучена. Однако врачи выделяют несколько факторов, которые повышают риск заболеть.
Наследственная предрасположенность. Установлено, что риск возникновения бронхиальной астмы в 2,6 раза выше у детей, матери которых страдают данной патологией, в 2,5 раза выше — при болезни отца и в 6,6 раза — если болеют оба родителя.
Атопический дерматит (диатез) в раннем детстве, а также другие аллергические заболевания. Со временем они могут «трансформироваться» в астму.
Курение матери во время беременности повышает риск ребенка заболеть астмой на 25%. Сильно ухудшается прогноз и в том случае, когда взрослые курят рядом с малышом уже после его рождения. При этом тяжесть астмы напрямую зависит от числа ежедневно потребляемых сигарет. У таких детей первые приступы затрудненного дыхания нередко развиваются уже в месячном возрасте.
У таких детей первые приступы затрудненного дыхания нередко развиваются уже в месячном возрасте.
Неблагоприятная экологическая обстановка, например, проживание рядом с крупными предприятиями или там, где воздух сильно запылен.
Частые простуды, если они дают осложнения на бронхи. По результатам одного из российских исследований, у 25% детей, у которых была выявлена обструкция (сужение просвета) бронхов, вызванная вирусами, впоследствии развивалась бронхиальная астма.
Памятка родителям
Чтобы сократить число приступов астмы, необходимо свести к минимуму контакт с провоцирующими их аллергенами. В идеале предварительно нужно выяснить, какие именно это вещества. Для этого проводят аллергические кожные пробы или исследуют кровь на антитела к аллергенам. Если эти обследования по каким-то причинам недоступны, следуйте общим правилам безопасности.
Как можно чаще проводите влажную уборку в доме и в комнате, где ребенок спит, делает уроки, играет.
Пользуйтесь домашними очистителями и увлажнителями воздуха.
Избегайте перьевых и пуховых подушек, перин, замените их на постельные принадлежности с синтетическим наполнителем. Также можно использовать специальные непроницаемые чехлы для матрацев, подушек и одеял.
Уберите с пола ковры и ковровые покрытия.
Нежелательно покупать ребенку мягкие игрушки.
Следите, чтобы в доме не было плесени, а воздух не был чересчур влажным. Нельзя допускать, чтобы в квартире заводились тараканы — продукты их жизнедеятельности являются аллергеном, очень часто приводящим к развитию астмы или учащению приступов.
Избегайте выездов на природу в период цветения растений-аллергенов. В тяжелых случаях на это время рекомендуется по возможности уезжать в регион с другим климатом, где период цветения еще не наступил или уже прошел.
Лечение
Помимо ингаляционных препаратов, снимающих приступы астмы, важно применять средства, улучшающие состояние бронхов в периоды ремиссии.:max_bytes(150000):strip_icc()/asthma-baby-Science-Photo-Library-RUTH-JENKINSON-56a7663f3df78cf772959197.jpg) Принимать их нужно регулярно, по схеме, которую назначит врач.
Принимать их нужно регулярно, по схеме, которую назначит врач.
Хорошее решение — провести курс аллерген-специфической иммунотерапии (АСИТ), особенно если приступы астмы возникают при контакте с аллергеном, устранить который проблематично. (Например, уезжать в период цветения растений могут не все, как и не пускать в это время ребенка в школу.) Принцип такого лечения — в «приучении» организма к аллергенам.
Ребенку вводят небольшие количества веществ, на которые он реагирует бронхоспазмом, постепенно увеличивая дозу. Сегодня это можно сделать как инъекционным путем, так и без уколов. В итоге иммунная система «привыкает» к аллергену и перестает реагировать на него так остро.
По данным исследований, у 75% астматиков, прошедших АСИТ, в течение 20 лет не возникало клинических признаков заболевания, дальнейшие наблюдения за больными продолжаются.
Правила безопасности
У ребенка-астматика всегда должен быть при себе дозированный аэрозольный или порошковый ингалятор с бронхорасширяющим препаратом, ведь приступ может возникнуть внезапно.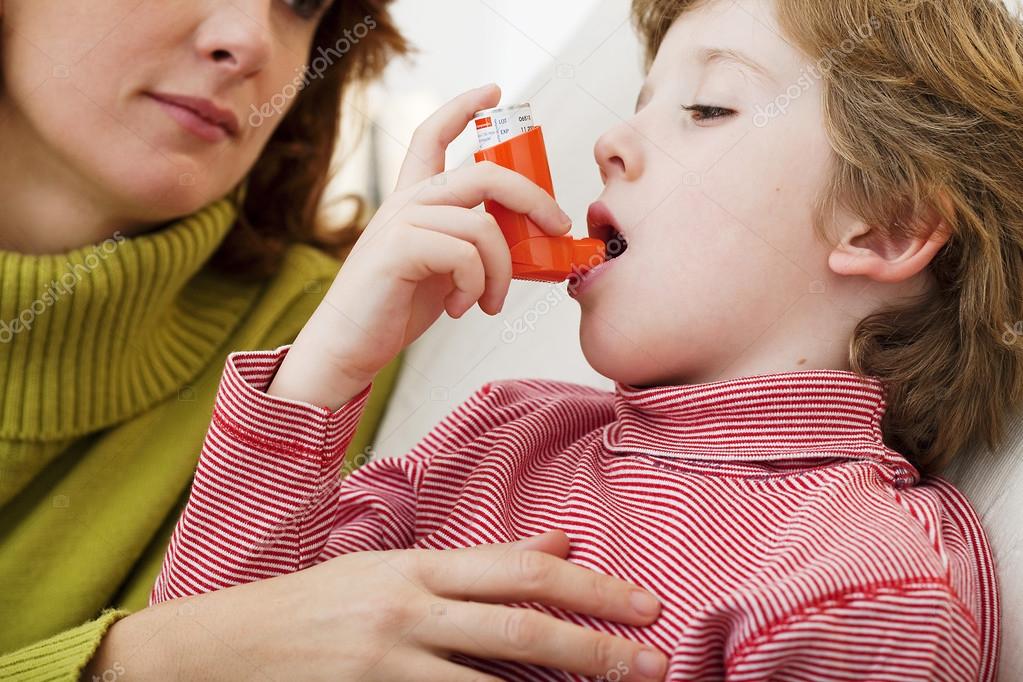
Обязательно предупредите о болезни воспитателей в детском саду и классного руководителя в школе. Приступы астмы могут возникать на фоне стресса и эмоциональных переживаний, педагоги должны знать о риске.
Если ребенок-астматик подхватил грипп, ОРВИ, страдает синуситом или бронхитом, ни в коем случае нельзя заниматься самолечением. Вести такого больного может только врач, потому что при астме нужно с большой осторожностью подходить к выбору лекарств, в том числе жаропонижающих и антибиотиков.
Помните, самолечение опасно для жизни, за консультацией по поводу применения любых лекарственных препаратов обращайтесь к врачу.
Печатную версию справочника покупайте в киосках вашего города или закажите в редакции по тел +7 (495)646-57-57 или по электронной почте [email protected] с пометкой ЛС (в письме укажите ФИО, почтовый адрес и телефон).
первые симптомы и профилактика приступов — «Нижневартовская окружная больница №2»
Бронхиальная астма – это хроническое воспалительное заболевание верхних дыхательных путей, в первую очередь бронхов, при котором у больного периодически возникают приступы удушья.
СПРАВКА
По статистике, в разных странах бронхиальной астмой страдает от 4 до 10% населения.
Памятка пациенту
Существует три разновидности астмы.
Атопическая вызвана реакцией организма на аллергены, чаще всего ингаляционные, то есть те, которые человек вдыхает. Это пылевой клещ, пыльца, споры плесневых грибов, шерсть животных. Чуть реже астму могут вызывать пищевые аллергены.
Когда они попадают в организм, запускается аллергическая реакция, которая проявляется сужением просвета бронхов и выработкой в них густой слизи, которая затрудняет дыхание. Если контакта с аллергеном не происходит, человек чувствует себя хорошо.
Нередко такая астма сочетается с другими аллергическими проявлениями, например, с ринитом или дерматитом. Эта форма распространена у маленьких детей.
Инфекционно-аллергическая астма развивается на фоне хронической инфекции в дыхательных путях. Это может быть бронхит, который не до конца пролечили, синусит, тонзиллит. Постоянное воспаление, присутствие в организме чужеродных бактерий и продуктов их жизнедеятельности приводит к изменениям в бронхах. Они становятся более чувствительными к всевозможным раздражителям, нарушается их местный иммунитет. В итоге это приводит к возникновению астматических приступов. Такая разновидность астмы редко наблюдается у детей, в основном она возникает у людей 35–40 лет и старше.
Постоянное воспаление, присутствие в организме чужеродных бактерий и продуктов их жизнедеятельности приводит к изменениям в бронхах. Они становятся более чувствительными к всевозможным раздражителям, нарушается их местный иммунитет. В итоге это приводит к возникновению астматических приступов. Такая разновидность астмы редко наблюдается у детей, в основном она возникает у людей 35–40 лет и старше.
Лекарственная астма – результат употребления определенных медикаментов. Она связана с индивидуальной реакцией на тот или иной препарат (или его компонент). К таким препаратам в первую очередь относятся аспирин и нестероидные противовоспалительные средства, поэтому данную разновидность астмы часто называют аспириновой.
Проверьте себя!
Основное проявление астмы – приступы удушья – невозможно не заметить. Однако существует и нетипичная разновидность астмы, ее называют кашлевой. Сильных затруднений дыхания при ней не наблюдается, зато есть сухой навязчивый кашель.
Такую астму часто путают с бронхитом, но лечиться она должна абсолютно иначе. Поэтому не нужно ставить на себе эксперименты – обратитесь к врачу и пройдите обследование.
Чтобы выявить астму, помимо обычного «прослушивания» дыхания с помощью стетоскопа, необходим ряд исследований. Это измерение скорости выдоха и жизненной емкости легких, рентген грудной клетки.
Важно
Бронхиальная астма – заболевание, которое реально контролировать. Для этого нужно иметь под рукой ингалятор с бронхолитиком, который используется при приступах, и проводить лечение в спокойные периоды, когда симптомов нет. Такая терапия направлена на устранение воспаления в дыхательных путях. Для нее используются гормоны глюкокортикостероиды в виде спреев.
Также важно выявить первопричину приступов и по возможности устранить ее: избегать контакта с аллергенами, пролечить инфекцию дыхательных путей, скорректировать лечение нестероидными противовоспалительными препаратами.
Каждый больной бронхиальной астмой должен иметь прибор для самоконтроля – пикфлоуметр. Он представляет собой небольшую трубочку со шкалой, которая показывает скорость выдоха в литрах в минуту. Показатели пикфлоуметрии изменяются раньше, чем ухудшается самочувствие. Поэтому можно вовремя принять меры, скорректировать лечение и предупредить приступ.
Он представляет собой небольшую трубочку со шкалой, которая показывает скорость выдоха в литрах в минуту. Показатели пикфлоуметрии изменяются раньше, чем ухудшается самочувствие. Поэтому можно вовремя принять меры, скорректировать лечение и предупредить приступ.
«Слагаемые успешного лечения бронхиальной астмы» uMEDp
По данным эпидемиологических исследований, в некоторых странах распространенность бронхиальной астмы (БА) у детей составляет более 9%. У 50–80% детей с БА первые симптомы появляются в возрасте младше 5 лет, но очень часто заболевание диагностируется лишь спустя несколько лет после появления первых симптомов.
Чем обусловлена сложность диагностики астмы у детей младшего возраста? Какова роль анамнеза в постановке своевременного диагноза? Какие терапевтические подходы к лечению заболевания являются наиболее эффективными и безопасными? Эти и другие вопросы обсуждались участниками симпозиума «Педиатр и астма. Кто кого боится?», организованного компанией MSD Pharmaceuticals. Симпозиум состоялся 26 февраля 2012 г. в рамках ХVI Конгресса педиатров с международным участием.
Симпозиум состоялся 26 февраля 2012 г. в рамках ХVI Конгресса педиатров с международным участием.
XVI Конгресс педиатров России
Профессор Л.С. Намазова-Баранова
Профессор Ф.И. Петровский
К.м.н. А.В. Камаев
Профессор В.В. Мещеряков
Роль анамнеза в постановке диагноза бронхиальной астмы.
Рекомендации для педиатра
Астма является хроническим воспалительным заболеванием дыхательных путей. Клинически заболевание проявляется периодическими приступами свистящего дыхания, одышкой, чувством стеснения в груди и кашлем, особенно ночью и рано утром. «Если заболевание манифестирует в раннем возрасте, у детей до 5 лет, диагностика астмы может быть затруднена. При астме важнейшую роль играет подтверждение диагноза по показателям функции внешнего дыхания (ФВД), но ребенку в возрасте до 5 лет спирометрию выполнить практически невозможно, а другие виды оборудования пока доступны лишь в небольшом числе научных и лечебных учреждений. Именно поэтому мы в основном должны ориентироваться на данные анамнеза и физикального обследования пациента», – подчеркнула профессор Л.С. НАМАЗОВА-БАРАНОВА (директор НИИ профилактической педиатрии и восстановительного лечения НЦЗД РАМН, член-корр. РАМН, д.м.н.) в начале своего выступления.
При астме важнейшую роль играет подтверждение диагноза по показателям функции внешнего дыхания (ФВД), но ребенку в возрасте до 5 лет спирометрию выполнить практически невозможно, а другие виды оборудования пока доступны лишь в небольшом числе научных и лечебных учреждений. Именно поэтому мы в основном должны ориентироваться на данные анамнеза и физикального обследования пациента», – подчеркнула профессор Л.С. НАМАЗОВА-БАРАНОВА (директор НИИ профилактической педиатрии и восстановительного лечения НЦЗД РАМН, член-корр. РАМН, д.м.н.) в начале своего выступления.
В основе патогенеза бронхиальной астмы (БА) лежит воспаление, чаще всего связанное с аллергической реакцией. Именно поэтому у детей грудного возраста, имевших в анамнезе 3 и более эпизодов свистящих хрипов, связанных с воздействием триггеров, при наличии атопического дерматита и/или аллергического ринита, эозинофилии в крови следует подозревать БА, проводить обследование и дифференциальную диагностику. К факторам риска развития БА относятся наличие аллергии и астмы в анамнезе родителей, юный возраст матери, курение, низкий вес ребенка при рождении, короткий период кормления грудью, высокий социальный статус семьи, большое количество старших братьев и сестер. Группой риска являются дети, у которых на первом году жизни наблюдались кожные аллергические проявления, имеются высокие (> 100 МЕ/мл) уровни IgE или положительные кожные пробы, в анамнезе – три острых обструктивных эпизода и более, часто на фоне или после ОРВИ, возникающие без температуры и имеющие приступообразный характер. Диагноз БА часто можно предположить, если у пациента наблюдаются такие симптомы, как эпизоды одышки, свистящие хрипы, кашель, усиливающийся преимущественно в ночные или предутренние часы, ощущение заложенности в грудной клетке. Очень важным дифференциально-диагностическим признаком являются тяжелые приступы астмы ночью и повышенный риск смерти в это время суток1.
Группой риска являются дети, у которых на первом году жизни наблюдались кожные аллергические проявления, имеются высокие (> 100 МЕ/мл) уровни IgE или положительные кожные пробы, в анамнезе – три острых обструктивных эпизода и более, часто на фоне или после ОРВИ, возникающие без температуры и имеющие приступообразный характер. Диагноз БА часто можно предположить, если у пациента наблюдаются такие симптомы, как эпизоды одышки, свистящие хрипы, кашель, усиливающийся преимущественно в ночные или предутренние часы, ощущение заложенности в грудной клетке. Очень важным дифференциально-диагностическим признаком являются тяжелые приступы астмы ночью и повышенный риск смерти в это время суток1.
На что следует обратить внимание при сборе анамнеза? На наличие реакций на специфические пусковые факторы (пассивное курение, домашние животные, влажность, сырость, переохлаждение), реакции, связанные с повышением уровня лейкотриенов (респираторная инфекция, физическая активность, прием аспирина), эпизоды свистящего дыхания или хрипов, ночного кашля, апноэ сна, количество обострений болезни за прошедший год, назальные симптомы (насморк, зуд, чихание). У родителей детей младше 2 лет необходимо выяснить, отмечались ли у ребенка шумное дыхание, рвота, связанная с кашлем, ретракция или втягивание груди, трудности с кормлением (стонущие звуки, вялое сосание), изменения частоты дыхательных движений (ЧДД). У родителей детей старше 2 лет следует уточнить наличие у ребенка одышки, утомляемости и повышенной раздражительности, жалоб на плохое самочувствие, плохой успеваемости в школе и частых пропусков занятий, снижения интенсивности физической активности, уклонения от других видов активности, наличие реакции на специфические триггеры (спортивные состязания, занятия гимнастикой). Если речь идет о подростках, необходимо выяснить, курят ли они.
У родителей детей младше 2 лет необходимо выяснить, отмечались ли у ребенка шумное дыхание, рвота, связанная с кашлем, ретракция или втягивание груди, трудности с кормлением (стонущие звуки, вялое сосание), изменения частоты дыхательных движений (ЧДД). У родителей детей старше 2 лет следует уточнить наличие у ребенка одышки, утомляемости и повышенной раздражительности, жалоб на плохое самочувствие, плохой успеваемости в школе и частых пропусков занятий, снижения интенсивности физической активности, уклонения от других видов активности, наличие реакции на специфические триггеры (спортивные состязания, занятия гимнастикой). Если речь идет о подростках, необходимо выяснить, курят ли они.
При сборе анамнеза врачу необходимо определить фенотип хрипов. Согласно GINA (Глобальная инициатива по лечению астмы, 2006), выделяют три фенотипа. Фенотип 1 – наличие преходящих или транзиторных ранних хрипов – не связан с повышенным риском развития астмы, функции легких нормализуются к 6 годам. Фенотип 2 характеризуется персистирующими хрипами с ранним началом в возрасте до 3 лет, которые сохраняются у значительной части детей в возрасте 12 лет. Факторами риска при этом типе являются острые респираторные вирусные инфекции (РСВ до 2 лет) и пассивное курение (курят родители), а признаки атопии или семейный анамнез по атопии отсутствуют. При этом фенотипе существует повышенный риск развития БА с необратимым нарушением функции легких к 6 годам. Фенотип 3 характеризуется хрипами с поздним началом в возрасте 3–6 лет и наличием таких факторов риска, как атопический дерматит или экзема в анамнезе. Данный фенотип связан с бронхиальной астмой, которая сохраняется во взрослом возрасте. Очень важно также провести оценку кашля по продолжительности (острый или хронический), продуктивности, характеру («лающий», «металлический», коклюшеподобный, битональный), по времени появления (ночной, после физической нагрузки, связанный с приемом пищи). Поскольку бронхиальная астма – не единственная причина кашля, необходимо провести дифференциальную диагностику с другими состояниями и заболеваниями.
Фенотип 2 характеризуется персистирующими хрипами с ранним началом в возрасте до 3 лет, которые сохраняются у значительной части детей в возрасте 12 лет. Факторами риска при этом типе являются острые респираторные вирусные инфекции (РСВ до 2 лет) и пассивное курение (курят родители), а признаки атопии или семейный анамнез по атопии отсутствуют. При этом фенотипе существует повышенный риск развития БА с необратимым нарушением функции легких к 6 годам. Фенотип 3 характеризуется хрипами с поздним началом в возрасте 3–6 лет и наличием таких факторов риска, как атопический дерматит или экзема в анамнезе. Данный фенотип связан с бронхиальной астмой, которая сохраняется во взрослом возрасте. Очень важно также провести оценку кашля по продолжительности (острый или хронический), продуктивности, характеру («лающий», «металлический», коклюшеподобный, битональный), по времени появления (ночной, после физической нагрузки, связанный с приемом пищи). Поскольку бронхиальная астма – не единственная причина кашля, необходимо провести дифференциальную диагностику с другими состояниями и заболеваниями.
Следует отметить, что использование термина «бронхообструктивный синдром» (БОС) в качестве самостоятельного диагноза не является правильным, поскольку БОС имеет гетерогенную природу и может быть проявлением многих заболеваний, как острых, так и хронических. К острым заболеваниям относятся обструктивный бронхиолит, аспирация инородных тел, гельминтозы. К хроническим – бронхиальная астма, бронхолегочная дисплазия, муковисцидоз, иммунодефициты и пр. В каких случаях БОС у ребенка не является проявлением бронхиальной астмы? При появлении симптомов с рождения, наличии неврологической дисфункции, свистящих хрипов, связанных с кормлением или рвотой, диареи, плохой прибавки массы тела, длительной оксигенотерапии, характерной деформации пальцев рук («барабанные палочки», «часовые стекла»), шумов в сердце, стридорозного дыхания, локальных изменений в легких, цианоза, стойкой необратимости обструкции дыхательных путей, персистирующих рентгенологических изменений, отсутствии эффекта от глюкокортикостероидов (ГКС) необходимо искать другую причину БОС.
«Заподозрить диагноз астмы можно при наличии таких признаков, как частые эпизоды свистящего дыхания – более одного раза в месяц, кашель или свистящее дыхание, вызванные физической нагрузкой, кашель, особенно ночной, при отсутствии вирусных инфекций, – комментирует Лейла Сеймуровна Намазова-Баранова. – Обратите внимание на отсутствие сезонной вариабельности в возникновении свистящего дыхания, на симптомы, персистирующие после трехлетнего возраста, на симптомы, появляющиеся или ухудшающиеся в присутствии воздушных аллергенов, пыльцы, на фоне физической нагрузки, респираторных инфекций, сильных эмоций, табачного дыма. Подумайте о возможном развитии астмы, когда простуда у ребенка неоднократно “спускается в грудную клетку” или выздоровление от ОРВИ наступает позже, чем через 10 дней, когда симптомы уменьшаются при использовании противоастматических препаратов». В заключение профессор Л.С. Намазова-Баранова отметила, что диагноз БА у маленьких детей может быть установлен, главным образом, на основании характера симптомов и тщательной клинической оценки семейного анамнеза и физикальных данных.
Чем лечат астму?
Рекомендации клинического фармаколога
По словам ректора Ханты-Мансийской государственной медицинской академии, д.м.н., профессора Ф.И. ПЕТРОВСКОГО, в рекомендациях по лечению бронхиальной астмы основное внимание уделяется степени контроля проявлений заболевания и отмечается, что статус пациента может изменяться, в связи с чем для достижения и поддержания адекватного контроля требуется периодическая коррекция режима терапии. Необходима индивидуализация терапии БА с учетом потребностей пациента, ответа на терапию и других обстоятельств. Ответ на терапию препаратами для контроля БА у разных пациентов может варьироваться в широких пределах, возможно отсутствие ответа на отдельные препараты и в некоторых случаях даже усугубление проявлений заболевания. В этой связи эффективный подход к лечению БА включает, помимо непрерывного обучения и партнерства между врачом и пациентом, регулярный анализ степени контроля и терапии заболевания.
Согласно Консенсусу по педиатрической астме Practical Allergology (PRACTALL), базисными средствами в лечении БА у детей младше 5 лет являются ингаляционные глюкокортикостероиды (ИГКС) и антилейкотриеновые препараты (АЛТР). «Детям в возрасте двух лет и старше для лечения бронхиальной астмы назначаются ингаляционные кортикостероиды в низких дозах, а в качестве альтернативы можно использовать антилейкотриеновые препараты, – уточнил Федор Игоревич. – При недостаточном контроле можно увеличить дозу ИГКС или добавить АЛТР. Если и в этом случае не удается добиться контроля заболевания, необходимо дальнейшее увеличение дозы ингаляционного глюкокортикостероида. Применение длительно действующих бета-2-агонистов (ДДБА) у детей самого младшего возраста в настоящее время не рекомендуется. Данные ряда исследований свидетельствуют, что эффективность ДДБА в комбинации с ИГКС тем выше, чем старше ребенок». Таким образом, в терапевтическом контроле используется «ступенчатый» подход, при котором уровень терапии увеличивают по мере нарастания степени тяжести БА.
Принципы «ступенчатой» терапии у детей 2 лет и старше аналогичны подходам, предлагаемым в международных рекомендациях GINA (2009) для детей старше 5 лет и взрослых. При выборе препаратов для длительного контроля астмы у детей следует учитывать несколько факторов, включая эффективность терапии, профиль безопасности, удобство применения и приверженность лечению. Кромоны в качестве средства базисной терапии группой экспертов GINA в последние годы не рекомендуются в связи с их недостаточной эффективностью. Бета-2-агонисты короткого действия относятся к эффективным ситуационным препаратам, однако их длительное применение, без назначения базисной терапии, приводит к ухудшению течения БА. Поскольку риск при монотерапии бета-2-агонистами длительного действия превышает пользу, их назначают детям в возрасте 5 лет и старше только в комбинации с ИГКС. Применение теофиллина менее эффективно, чем низких доз ИГКС, а побочные реакции чрезвычайно распространены. К тому же теофиллин характеризуется сложной фармакокинетикой: при повышении температуры тела ребенка на 1 градус эффект теофиллина снижается на 15%. Высокой противовоспалительной эффективностью обладают антилейкотриеновые препараты, которые, кроме того, имеют хороший профиль безопасности.
Высокой противовоспалительной эффективностью обладают антилейкотриеновые препараты, которые, кроме того, имеют хороший профиль безопасности.
Антилейкотриеновые препараты являются альтернативой низким дозам ингаляционных кортикостероидов, препаратов, которые считаются основой фармакотерапии бронхиальной астмы любой степени тяжести у пациентов всех возрастных групп. Уже доказана роль лейкотриенов в формировании наиболее важных патогенетических звеньев БА. АЛТР у детей с БА уменьшают уровень цистеиновых лейкотриенов не только в тканях дыхательных путей, но и в выдыхаемом воздухе. Преимуществом АЛТР при лечении БА является, прежде всего, комплаентность пациентов и их родителей: дети лучше воспринимают пероральные препараты, чем ингаляционные. Данные ряда исследований показывают, что приверженность терапии АЛТР (монтелукастом) выше, чем терапии ИГКС2, 3, 4.
Говоря о том, что ингаляционные кортикостероиды и антилейкотриеновые препараты имеют разнонаправленные механизмы действия и способны дополнять эффекты друг друга, профессор Ф. И. Петровский привел убедительные доказательства более высокой эффективности монтелукаста в профилактике бронхоспазма и уменьшении выраженности астмы, связанной с физической нагрузкой, по сравнению с препаратом ИГКС5. Результаты данного исследования продемонстрировали, что монтелукаст при данном варианте астмы также обладает большей протективной активностью в сравнении с бета-2-агонистами длительного действия и комбинацией бета-2-агониста длительного действия и ИГКС. Завершая выступление, профессор Ф.И. Петровский остановился на перспективах применения АЛТР. Антилейкотриеновые препараты показаны при целом ряде состояний: астме физического усилия, аспиринозависимой астме, сочетании астмы и аллергического ринита, вирус-индуцированной астме. Использование АЛТР расширяет возможности выбора методов лечения в таких клинических ситуациях, как непереносимость ингаляционных кортикостероидов, или стероидофобия, неспособность технически правильно применять ингаляционные средства; невозможность достижения высокой комплаентности при применении ингаляционных средств.
И. Петровский привел убедительные доказательства более высокой эффективности монтелукаста в профилактике бронхоспазма и уменьшении выраженности астмы, связанной с физической нагрузкой, по сравнению с препаратом ИГКС5. Результаты данного исследования продемонстрировали, что монтелукаст при данном варианте астмы также обладает большей протективной активностью в сравнении с бета-2-агонистами длительного действия и комбинацией бета-2-агониста длительного действия и ИГКС. Завершая выступление, профессор Ф.И. Петровский остановился на перспективах применения АЛТР. Антилейкотриеновые препараты показаны при целом ряде состояний: астме физического усилия, аспиринозависимой астме, сочетании астмы и аллергического ринита, вирус-индуцированной астме. Использование АЛТР расширяет возможности выбора методов лечения в таких клинических ситуациях, как непереносимость ингаляционных кортикостероидов, или стероидофобия, неспособность технически правильно применять ингаляционные средства; невозможность достижения высокой комплаентности при применении ингаляционных средств.
Типичные сомнения детского врача. Практические советы педиатру, к которому пришел ребенок с астмой
По мнению доцента кафедры аллергологии и клинической фармакологии СПбГПМА, к.м.н. А.В. КАМАЕВА, в диагностике, ведении и коррекции терапии бронхиальной астмы может и должен участвовать любой врач-педиатр. Контроль БА достигается в результате своевременной постановки развернутого диагноза, назначения адекватного лечения и ограничений контактов со значимыми аллергенами. Использование современных лекарственных препаратов позволяет достичь контроля более чем у 95% детей при условии соблюдения назначений. Признаками вероятного дебюта БА могут быть однотипные «обструктивные бронхиты», в том числе без повышения температуры, первые эпизоды БОС, чаще всего вирус-индуцированных, рецидивирующий БОС, сопровождающийся атопией, длительность ОРВИ более 7–10 дней, сохранение кашля после выздоровления. Симптомы БА у детей до 5 лет, как правило, вариабельны и неспецифичны, при этом провоцирующую роль играют острые респираторные вирусные инфекции (ОРВИ). Во многих случаях подтвердить диагноз удается только после пробной терапии.
Во многих случаях подтвердить диагноз удается только после пробной терапии.
Почему необходимо раннее начало противовоспалительной терапии? Несвоевременная диагностика и отсутствие адекватной терапии ухудшают прогноз пациентов, так как хроническое воспаление приводит к необратимым структурным изменениям бронхов. Установленный диагноз БА требует назначения базисной терапии, при выборе которой необходимо принимать во внимание ее эффективность, адекватность дозировок, длительность применения. Независимо от препарата стартовый курс длится не менее 3 месяцев, требует объективизации ответа, после первой недели терапии пациент приглашается на прием для осмотра и демонстрации техники ингаляций (пациент приносит с собой свой ингалятор). Одним из возможных подходов к стартовой терапии БА, особенно при легкой и интермиттирующей бронхиальной астме, является монотерапия препаратом Сингуляр (монтелукаст). «Сингуляр оказывает сочетанное воздействие на аллергическое воспаление верхних и нижних дыхательных путей, – комментирует Андрей Вячеславович. – Еще одно показание к применению Сингуляра – аллергический ринит». Эффективности Сингуляра посвящено много клинических исследований, препарат имеет очень хорошую доказательную базу (уровень доказательности А), в частности, в снижении потребности в бета-2-агонистах короткого действия, уменьшении обострений астмы, улучшении функции легких.
– Еще одно показание к применению Сингуляра – аллергический ринит». Эффективности Сингуляра посвящено много клинических исследований, препарат имеет очень хорошую доказательную базу (уровень доказательности А), в частности, в снижении потребности в бета-2-агонистах короткого действия, уменьшении обострений астмы, улучшении функции легких.
По мнению докладчика, большое внимание следует уделять вирус-индуцированной бронхиальной астме у детей младшего возраста. Аллергическое воспаление облегчает проникновение вирусов в слизистые оболочки. Респираторно-синцитиальный вирус, вирус парагриппа, риновирусы провоцируют развитие обструкции бронхов. Отмечена сезонная взаимосвязь между частотой ОРВИ и частотой госпитализации по поводу обострений БА. Таким образом, каждый эпизод ОРВИ должен наводить врача на мысль о возможном обострении БА и служить поводом для усиления противовоспалительной терапии. Данные американского исследования продемонстрировали, что монтелукаст снижает частоту обострений БА в период с осени по весну, то есть практически на время всего сезона простуд6. В период сезонного увеличения заболеваемости ОРВИ можно использовать такой эффективный способ усиления контроля БА без эскалации доз ингаляционных кортикостероидов, как ежегодные курсы применения антилейкотриенового препарата монтелукаста, в частности Сингуляра, в течение 8–12 недель с середины сентября и с середины февраля, либо постоянное назначение с сентября по апрель, при легкой БА – в виде монотерапии, при среднетяжелой и тяжелой БА – в дополнение к терапии ИГКС. Монтелукаст также предотвращает бронхоспазм, связанный с физической нагрузкой. Данные двойного слепого рандомизированного перекрестного исследования показали, что терапия монтелукастом в течение 2 дней статистически значимо уменьшала степень бронхоспазма физической нагрузки у детей 6–14 лет по сравнению с плацебо7. Пациентам, посещающим спортивные секции, для контроля БА физического усилия показаны курсы терапии Сингуляром в течение 2–4 недель перед соревнованием и во время соревнований, а также во время сдачи нормативов (при легкой БА – монотерапия, при среднетяжелой и тяжелой – в дополнение к ИГКС).
В период сезонного увеличения заболеваемости ОРВИ можно использовать такой эффективный способ усиления контроля БА без эскалации доз ингаляционных кортикостероидов, как ежегодные курсы применения антилейкотриенового препарата монтелукаста, в частности Сингуляра, в течение 8–12 недель с середины сентября и с середины февраля, либо постоянное назначение с сентября по апрель, при легкой БА – в виде монотерапии, при среднетяжелой и тяжелой БА – в дополнение к терапии ИГКС. Монтелукаст также предотвращает бронхоспазм, связанный с физической нагрузкой. Данные двойного слепого рандомизированного перекрестного исследования показали, что терапия монтелукастом в течение 2 дней статистически значимо уменьшала степень бронхоспазма физической нагрузки у детей 6–14 лет по сравнению с плацебо7. Пациентам, посещающим спортивные секции, для контроля БА физического усилия показаны курсы терапии Сингуляром в течение 2–4 недель перед соревнованием и во время соревнований, а также во время сдачи нормативов (при легкой БА – монотерапия, при среднетяжелой и тяжелой – в дополнение к ИГКС).
«Необходимо также помнить, что в поддержании контроля бронхиальной астмы очень важен такой аспект, как приверженность пациентов лечению. Низкая комплаентность – одна из причин неэффективности терапии и плохого контроля БА8. По нашим данным, у 20% детей с тяжелой БА в Санкт-Петербурге отмечается низкая приверженность лечению», – комментирует докладчик. Таким образом, подчеркнул к.м.н. А.В. Камаев, для многих пациентов в возрасте до 5 лет стартовая терапия БА монтелукастом предпочтительна, что обусловлено высокой частотой и значимой ролью аллергического ринита и вирус-индуцированных обострений. Контроль БА более стабилен и достигается быстрее при использовании комбинированной терапии (в том числе АЛТР в сочетании с ИГКС), чем при эскалации дозы ИГКС. Особые показания к назначению монтелукаста – БА у подростков с низкой приверженностью лечению, астма физического усилия и аспириновая астма. Для большинства детей с БА патогенетически оправданы курсы Сингуляра в течение 8–12 недель в периоды высокой заболеваемости ОРВИ.
Клинические особенности дебюта бронхиальной астмы у детей
Согласно результатам многоцентровых исследований, которые озвучил в начале своего выступления профессор кафедры педиатрии Сургутского государственного университета, д.м.н. В.В. МЕЩЕРЯКОВ, диагноз бронхиальной астмы устанавливается впервые участковыми педиатрами лишь в 16% случаев, а частота ошибочных диагнозов в первичном звене здравоохранения при БА достигает 20%. В подтверждение вышесказанного Виталий Витальевич ознакомил участников симпозиума с результатами проведенного анализа случаев установленной БА у пациентов детской городской поликлиники Сургута. «Нами обследовано 92 пациента с установленной бронхиальной астмой. Мы провели экспертизу амбулаторных карт и ретроспективный анамнез (анкетирование и устный опрос родителей на приеме). Сопоставление этих данных позволило, во-первых, установить время “запаздывания” диагноза и, во-вторых, выделить основные клинические особенности дебюта бронхиальной астмы», – уточнил докладчик. Выяснилось, что время «запаздывания» диагноза в среднем составляет 3 года. Для того чтобы выяснить основные причины позднего выявления педиатрами БА у детей, исследователями был проведен опрос ведущих специалистов методом анкетирования. Уровень согласованности мнений экспертов (W = 0,72; Y2 = 72,0; р
Выяснилось, что время «запаздывания» диагноза в среднем составляет 3 года. Для того чтобы выяснить основные причины позднего выявления педиатрами БА у детей, исследователями был проведен опрос ведущих специалистов методом анкетирования. Уровень согласованности мнений экспертов (W = 0,72; Y2 = 72,0; р
Согласно данным экспертизы, первые эпизоды бронхиальной обструкции связаны с вирусными инфекциями, а последующие протекают без признаков респираторных вирусных инфекций, без температуры, без интоксикации, и в 94,6% случаев БА дебютирует в виде острых заболеваний дыхательных путей. Рекуррентные вирусные инфекции способствуют формированию вторичной гиперреактивности бронхиального дерева. Гиперреактивность бронхиального дерева (ГРБД) имеет полифакторный характер. Большое количество эндо- и экзогенных факторов, таких как наследственность, факторы внешней среды, половая принадлежность, курение, респираторные инфекции, влияют на формирование повышенной реактивности дыхательных путей. Это подтверждают и данные ретроспективного анамнеза проведенного исследования: частота выявления клинически значимых признаков ГРБД в дебюте БА у детей (n = 92) составила 90,2%; частота случаев пассивного курения – 76,1%; частота встречаемости таких проявлений кожной аллергии, как атопический дерматит, – 65,3%. Если рассмотреть частоту встречаемости респираторных симптомов при действии отдельных неспецифических факторов в дебюте БА у детей, то в 70% случаев это физическая нагрузка, в 50% – смена температуры воздуха. Таким образом, динамика респираторных симптомов в дебюте БА отражает процесс формирования заболевания, а повторные респираторные инфекции дыхательных путей способствуют формированию гиперреактивности бронхиального дерева – «шокового» органа, в котором реализуется аллергическое воспаление. В большинстве случаев в раннем возрасте ГРБД проявляется клинически в виде повторных эпизодов БОС. По мнению профессора В.В. Мещерякова, диагностика БА должна осуществляться с учетом установленной последовательности проявления респираторных симптомов заболевания.
Это подтверждают и данные ретроспективного анамнеза проведенного исследования: частота выявления клинически значимых признаков ГРБД в дебюте БА у детей (n = 92) составила 90,2%; частота случаев пассивного курения – 76,1%; частота встречаемости таких проявлений кожной аллергии, как атопический дерматит, – 65,3%. Если рассмотреть частоту встречаемости респираторных симптомов при действии отдельных неспецифических факторов в дебюте БА у детей, то в 70% случаев это физическая нагрузка, в 50% – смена температуры воздуха. Таким образом, динамика респираторных симптомов в дебюте БА отражает процесс формирования заболевания, а повторные респираторные инфекции дыхательных путей способствуют формированию гиперреактивности бронхиального дерева – «шокового» органа, в котором реализуется аллергическое воспаление. В большинстве случаев в раннем возрасте ГРБД проявляется клинически в виде повторных эпизодов БОС. По мнению профессора В.В. Мещерякова, диагностика БА должна осуществляться с учетом установленной последовательности проявления респираторных симптомов заболевания. Закономерность появления респираторных симптомов требует повторной оценки клинической картины, включая балльную оценку прогноза, в динамике наблюдения за ребенком с целью своевременного выявления впервые появившихся специфичных для БА симптомов.
Закономерность появления респираторных симптомов требует повторной оценки клинической картины, включая балльную оценку прогноза, в динамике наблюдения за ребенком с целью своевременного выявления впервые появившихся специфичных для БА симптомов.
Заключение
Бронхиальная астма – сложное заболевание, характеризующееся различными фенотипами и вариабельностью ответа на лечение. У детей младшего возраста диагноз БА основывается, главным образом, на данных анамнеза и клинического обследования. Современные лекарственные препараты позволяют достичь контроля заболевания более чем у 95% детей при условии соблюдения назначений. Докладчики, основываясь на данных ряда исследований, отметили, что одним из преимуществ негормонального средства базисной терапии монтелукаста (Сингуляра) при лечении БА у детей является высокая комплаентность при лечении детей раннего возраста. Монтелукаст (Сингуляр) показан при астме физического усилия, аспиринозависимой астме, сочетании астмы с аллергическим ринитом, а также вирус-индуцированной БА. Для большинства детей с БА патогенетически оправданным является назначение курсов Сингуляра (8–12 недель) в периоды высокой заболеваемости ОРВИ.
Для большинства детей с БА патогенетически оправданным является назначение курсов Сингуляра (8–12 недель) в периоды высокой заболеваемости ОРВИ.
Как проявляется бронхиальная астма у ребенка — признаки астмы у детей
Вы уложили малыша спать, всё хорошо, обычный вечер, малютка сладко посапывает, Вы можете немного отдохнуть и заняться домашними делами. Единственное, что нарушает картину и заставляет насторожиться — это редкий, прерывистый кашель из детской комнаты. Казалось бы, ничего страшного, немного покашлял. Может его продуло на летней прогулке? Но если простое покашливание переходит в кашель с приступами удушья у ребенка, нужно срочно обратиться к врачу — это подозрение на бронхиальную астму у ребенка.
В цикле статей мы хотим познакомить Вас с этой непростой болезнью, расскажем про первые признаки и симптомы бронхиальной астмы у детей, как проявляется бронхиальная астма у ребенка, чем лечат это заболевание. И немного забегая вперед, заверим Вас, что БА у детей излечима! При правильно подобранном лечении ингаляционными препаратами, при помощи небулайзеров и комплексной терапии, последовательном исключении аллергенов, малыш будет дышать полной грудью и жить полноценной жизнью. Главное — не паниковать!
Главное — не паниковать!
Проявление и причины бронхиальной астмы у детей
Самый задаваемый вопрос среди мам: от чего бывает астма у детей? Чтобы ответить на него, нужно разобраться в причинах этого заболевания. Классификация и клиника бронхиальной астмы у детей не так сложна как кажется на первый взгляд: она может быть аллергической, либо генетической (атопической):
Атопическая бронхиальная астма у детей лечится так же как и аллергическая, с помощью гормональных и противовоспалительных препаратов, которые попадают напрямую в бронхи с помощью небулайзера. Атопическая (генетическая) астма передается от родителей, если оба родителя были когда-то больны, то в 90% заболеет и малыш.
Если в семье нет заболевших, то мы рассматриваем вариант аллергической реакции на внешние раздражители — это пыль, грибки, продукты питания, сезонное цветение, буквально все что растет, движется, лежит — весь мир может запустить развитие бронхиальной астмы.
Однако доктора заверяют:
“Симптомы бронхиальной астмы у ребенка ярко выражены.
Если вовремя обратиться к специалисту и он поставит диагноз “бронхиальная астма”, назначит комплексное лечение и когда Вы пройдете полный курс терапии, аллергическую астму можно устранить. В подростковом возрасте уйдут все симптомы и ребенок будет жить полноценной жизнью”.
В статье “Лечение бронхиальной астмы у детей” мы рассмотрим основные методы и принципы борьбы с этой болезнью. Астма у детей (признаки Вы заметите сразу) — это полностью излечимая болезнь, если сразу обратиться к врачу и пройти комплекс назначенных процедур.
Как развивается астма у детей
Не будем мудрствовать, обратимся за комментарием к врачу-пульмонологу Елизавете Павловне, которая работает в частной клинике, с ней мы консультировались при написании этой статьи: “Развитие болезни напоминает смесь аллергии и ОРВИ: могут течь слезки, на теле иногда наблюдаются кожные высыпания и конечно же кашель — неизменный спутник этой болезни”.
Бронхиальная астма, признаки у детей до года
“Крайне сложно диагностировать болезнь у грудничков, её легко спутать с обычным ОРЗ. Физически невозможно провести необходимую диагностику — мы можем навредить ребенку. Хочу сделать памятку для родителей грудничков: если у малыша затрудненное дыхание и кашель — это повод, чтобы пойти к доктору и подробно рассказать о симптомах. Только Вы можете помочь малышу, предоставив нам подробный анамнез болезни” — заметила наш консультант пульмонолог.
Первые признаки и проявление бронхиальной астмы у ребенка старше года, это:
- Слизистые выделения из носа (как при аллергии).
- Одышка.
- Свист на выдохе (именно затрудненный выдох со свистом свидетельствует о возможном развитии болезни).
- Зуд, видимая аллергия на теле.
- В отличие от взрослых, у детей к вечеру начинает выделяться мокрота, астма у малышей — это не только сухой кашель, но и мокрый.

Проходит ли астма у детей?
Доктор ответила и на этот вопрос: “Астма у ребенка (признаки которой мы рассмотрели выше) — это не приговор. Приступы снимаются лечением при помощи небулайзера, благодаря ему лекарство попадает непосредственно на очаг воспаления, снимая отек и отделяя слизь. Несколько месяцев интенсивной терапии, поддерживающие процедуры и Ваш ребенок будет здоров!”
Как сказал наш консультант — врач пульмонолог Елизавета Павловна: астма — это не приговор, малыш сможет жить нормальной жизнью, заниматься спортом наравне со сверстниками и в будущем вообще забыть, что у него было такое заболевание. Главное вовремя обратиться к врачу, если Вы заметите хотя бы несколько признаков описанных выше, незамедлительно обращайтесь за помощью и консультацией к специалисту. Также хотим заметить, что ингаляции — неизменные спутники комплексной терапии, лекарство попадает непосредственно на очаг воспаления, снимает приступ и обеспечивает свободное дыхание. К Вашему вниманию советуем к прочтению статью: Самый лучший ингалятор небулайзер — отзывы врачей, рейтинг топ 10 небулайзеров (ингаляторов) — в ней мы поможем Вам подобрать оптимальную модель для крохи в плане удобства, эффективности и цены. Помните, что Вы не одни, под чутким руководством врачей болезнь покинет Ваш дом, а ребенок будет дышать полной грудью, забыв, что когда-то было иначе!
К Вашему вниманию советуем к прочтению статью: Самый лучший ингалятор небулайзер — отзывы врачей, рейтинг топ 10 небулайзеров (ингаляторов) — в ней мы поможем Вам подобрать оптимальную модель для крохи в плане удобства, эффективности и цены. Помните, что Вы не одни, под чутким руководством врачей болезнь покинет Ваш дом, а ребенок будет дышать полной грудью, забыв, что когда-то было иначе!
Астма у детей | У моего ребенка астма?
Болеет ли мой ребенок астмой?
Хотя не существует доказанного способа предсказать, у каких детей разовьется астма, исследования выявили определенные предикторы астмы у детей:
• Диагностированная аллергия, в том числе кожная и пищевая аллергия или аллергический ринит (сенная лихорадка)
• Семейный анамнез аллергии или астмы
• Пренатальное и послеродовое воздействие табачного дыма
• Ожирение
• Проживание в районе с высоким уровнем загрязнения воздуха
От астмы нет лекарства. А неконтролируемая астма у детей может привести к необратимому повреждению легких. Но у большинства детей астму можно контролировать с помощью соответствующего лечения и лечения.
А неконтролируемая астма у детей может привести к необратимому повреждению легких. Но у большинства детей астму можно контролировать с помощью соответствующего лечения и лечения.
Симптомы детской астмы
Диагностировать астму у детей бывает сложно. У многих детей симптомы не проявляются в течение длительного времени, прежде чем у них начнется приступ астмы. Симптомы астмы можно спутать с симптомами других респираторных заболеваний. И в зависимости от возраста вашего ребенка, ему может быть трудно объяснить свои симптомы.
Дети, страдающие астмой, могут проявлять те же симптомы, что и взрослые, с астмой, кашлем, хрипом и одышкой. У некоторых детей хронический кашель может быть единственным симптомом.
Если у вашего ребенка есть один или несколько из этих общих симптомов, запишитесь на прием к аллергологу / иммунологу:
• Постоянный кашель, который усиливается из-за вирусных инфекций, случается, когда ваш ребенок спит, или вызван физическими упражнениями или холодным воздухом
• Хрипящий или свистящий звук при выдохе ребенка
• Одышка или учащенное дыхание, которые могут быть связаны с упражнениями
.
• Стеснение в груди (маленький ребенок может сказать, что его грудь «болит» или «странно»)
• Усталость (ваш ребенок замедляется или перестает играть)
• Проблемы с кормлением или кряхтение во время кормления (младенцы)
• Избегание занятий спортом или общественной деятельностью
• Проблемы со сном из-за кашля или затрудненного дыхания
Симптомы астмы или обострения чаще всего вызваны аллергией.Воздействие пылевых клещей, перхоти собак или кошек, пыльца и другие аллергены окружающей среды могут спровоцировать приступ астмы. У некоторых детей астма может быть вызвана неаллергическими триггерами, такими как холодный воздух, загрязнение окружающей среды или физические упражнения.
Характер симптомов астмы важен и может помочь врачу поставить диагноз. Обратите внимание, когда появляются симптомы:
• Ночью или рано утром
• Во время или после тренировки
• В определенные сезоны
• После смеха или плача
• При контакте с обычными триггерами астмы
Астма является хроническим заболеванием, но не обязательно прогрессирующим изнурительным заболеванием.
Точный диагноз и план действий по борьбе с астмой могут означать разницу между вашим ребенком, сидящим в стороне, или полным участием в мероприятиях с семьей и друзьями. Вы, ваш ребенок и ваш аллерголог / иммунолог можете работать вместе, чтобы убедиться, что астма не влияет на качество жизни вашего ребенка.
Узнайте больше о симптомах астмы, диагностике, лечении и ведении.
Эта статья была проверена Эндрю Муром, MD, FAAAAI
Проверено: 28.09.20
Астма у детей — Better Health Channel
Астма — распространенное заболевание дыхательных путей — структур, через которые проходит воздух при движении изо рта и носа в легкие.
Он заставляет мышцы дыхательных путей сжиматься, а слизистая оболочка дыхательных путей набухает и воспаляется, образуя липкую слизь. Эти изменения приводят к сужению дыхательных путей, затрудняя дыхание, и могут привести к кашлю, хрипу, одышке и стеснению в груди.
Астма — одна из самых частых причин, по которым дети посещают врачей, пропускают дни в школе или попадают в больницу. Фактически, по оценкам, примерно каждый десятый австралийский ребенок страдает астмой.Если у вашего ребенка хорошее лечение астмы, он сможет вести здоровый и активный образ жизни.
Фактически, по оценкам, примерно каждый десятый австралийский ребенок страдает астмой.Если у вашего ребенка хорошее лечение астмы, он сможет вести здоровый и активный образ жизни.
Причины астмы у детей
Причина развития астмы у некоторых детей до конца не выяснена, но факторы риска включают:
- член семьи, страдающий астмой, экземой или сенной лихорадкой — потенциальные генетические факторы
- ожирение
- , мать курила во время беременности.
Что нужно знать об астме вашего ребенка
Есть много вещей, о которых следует подумать и запланировать, когда у вашего ребенка астма.Важно узнать как можно больше об этом заболевании. Ваш врач и фармацевт готовы помочь вам. Обсудите с ними любые опасения по поводу астмы вашего ребенка.
Для эффективного лечения астмы у вашего ребенка важно знать:
- Паттерн их астмы
- их провоцирует астму
- их симптомы астмы
- их лекарства от астмы — что они делают и как помочь вашему ребенку правильно их принимать
- что делать, если у них случился приступ астмы — знайте и выполняйте первую помощь при астме.

Убедитесь, что у вас есть обновленный письменный план действий при астме и вы понимаете, как его использовать.
Типы астмы у детей
Астма у каждого ребенка индивидуальна. У некоторых детей бывают легкие, эпизодические приступы астмы или симптомы проявляются только после тренировки или при простуде. Некоторые испытывают симптомы ежедневно, в то время как у других симптомы проявляются постоянно, что ограничивает их уровень активности.
Каждый тип астмы требует отдельного подхода к лечению.Важно помнить, что у детей все еще может быть серьезный и даже опасный для жизни приступ, даже если у них обычно легкая или эпизодическая астма.
Триггеры астмы у детей
Триггеры астмы — это вещества, состояния или действия, которые вызывают симптомы астмы. К ним относятся (среди прочего):
- Воздействие сигаретного дыма
- Инфекции дыхательных путей, такие как простуда, особенно в младенчестве
- Загрязнение воздуха внутри и снаружи помещений
- триггеры аллергии, такие как пылевые клещи, животные, пыльца или плесень
- погодные условия, например, холодный воздух
- упражнение.

Триггеры астмы у детей различаются, и симптомы могут проявляться позже после воздействия триггера. Это может затруднить диагностику.
У вашего ребенка может быть несколько триггеров астмы, и они могут отличаться от таковых у другого ребенка. Выясните, что вызывает у вашего ребенка астму, чтобы по возможности избежать ее.
Симптомы астмы у детей
Общие симптомы астмы включают:
- стеснение или боль в груди (часто описываемые маленькими детьми как «боль в животе»)
- одышка
- затрудненное дыхание
- свистящий шум при дыхании
- кашель (особенно ночью).
У вашего ребенка могут быть все или некоторые из этих симптомов. Симптомы часто усиливаются ночью, ранним утром, во время физических упражнений или из-за других триггеров.
Диагностика астмы у детей
Диагностика астмы у детей младше шести лет может быть трудной, потому что дети кашляют или хрипят по разным причинам.
Отведите ребенка к врачу, если:
- хрипы случаются более одного раза — с болезнью или без
- Постоянный кашель или приступы кашля усиливаются ночью
- Вас беспокоят проблемы с дыханием у вашего ребенка.
Ведите дневник симптомов, чтобы обсудить его со своим врачом. В дневник может входить:
- видео- или аудиозапись хрипов — вы можете использовать свой мобильный телефон
- при появлении симптомов — например, днем или хуже ночью
- Насколько серьезны симптомы и как часто они возникают
- как долго сохраняются симптомы и меняются ли они со временем
- , усиливаются ли симптомы после физических упражнений, игр или после инфекции (простуды или гриппа)
- , усиливаются ли симптомы после контакта с животными, пыльцой или плесенью.
Ваш врач спросит вас, есть ли у вас в семейном анамнезе астма, экзема или сенная лихорадка.
У детей врачи оценивают тяжесть астмы на основании характера и частоты симптомов.
Функциональные тесты легких (например, спирометрия) трудно выполнять у детей младше шести лет, поэтому обычно они используются только для диагностики степени тяжести у детей от шести лет и старше.
Рекомендуется, чтобы педиатр (детский врач-специалист) или детский респираторный специалист диагностировал и лечил астму у детей младше 12 месяцев.Если ваш ребенок хрипит, врач должен направить вас к одному из этих специалистов.
Ежедневное лечение астмы у детей
Основными целями ежедневного лечения астмы являются:
- Держите симптомы под контролем
- предотвращение вспышек или «атак»
- сохранить легкие как можно более здоровыми
- не мешает астме мешать учебе или игре
- поможет вашему ребенку вести полноценную и активную жизнь.
Ваш врач поможет вам разработать план лечения астмы у вашего ребенка (известный как план действий при астме) и назначит вам правильные лекарства, которые помогут вам в этом.
Лекарства от астмы
Почти у всех людей астму можно хорошо контролировать с помощью соответствующих лекарств. Основными видами лекарств от астмы являются:
- успокаивающие , которые быстро расслабляют напряженные мышцы дыхательных путей — это лекарство, используемое при оказании первой помощи при астме.
- Профилактические средства , которые постепенно снижают чувствительность дыхательных путей к триггерам за счет уменьшения отека и слизи внутри дыхательных путей — их принимают ежедневно.(В зависимости от триггера симптомов астмы у вашего ребенка, некоторые дети могут нуждаться в профилактических препаратах только в определенные сезоны — например, в сезон пыльцы или зимой, когда они заболевают простудой или гриппом. Другим могут потребоваться профилактические препараты круглый год.)
Лучшая медицинская практика — давать только самые маленькие дозы лекарств, необходимых для контроля симптомов астмы у вашего ребенка. Ваш врач скажет вам, сколько это стоит. Никогда не уменьшайте дозу лекарства, не посоветовавшись с врачом.
Ваш врач скажет вам, сколько это стоит. Никогда не уменьшайте дозу лекарства, не посоветовавшись с врачом.
Существует много различных типов лекарств от астмы, но они часто бывают в форме ингаляторов (или пуховиков). У Asthma Australia есть дополнительная информация о ваших лекарствах от астмы.
Спросите своего врача или фармацевта о практических советах, которые помогут вашему ребенку принимать лекарства от астмы.
Спейсеры и лекарства от астмы
Всем людям, страдающим астмой, рекомендуется принимать лекарство от астмы через спейсер (специально разработанный контейнер, который прикрепляется к пузырю и имеет собственный мундштук для дыхания).
Использование спейсера помогает лекарству попасть туда, куда положено — в небольшие дыхательные пути в легких — вместо того, чтобы в конечном итоге покрыть рот, язык и горло вашего ребенка. Это намного эффективнее, чем использовать пуховик самостоятельно.
Младенцам и маленьким детям может понадобиться спейсер со специальной лицевой маской, прикрепленной для эффективного вдыхания лекарств от астмы. Они плотно прилегают к рту и носу вашего ребенка, чтобы лекарство не вытекло. Поговорите со своим фармацевтом за советом и проверьте свою технику.
Они плотно прилегают к рту и носу вашего ребенка, чтобы лекарство не вытекло. Поговорите со своим фармацевтом за советом и проверьте свою технику.
Побочные эффекты лекарств от астмы
Если вы беспокоитесь о возможных побочных эффектах лекарств от астмы, поговорите со своим врачом. Не прекращайте и не уменьшайте дозы лекарств для вашего ребенка, не посоветовавшись с врачом.
Наиболее частые побочные эффекты от вдыхания лекарств от астмы:
- хриплый голос
- боль во рту и горле
- грибковые инфекции горла.
Использование спейсера снижает риск этих побочных эффектов, как и полоскание рта водой (а также полоскание горла и выплевывание) после использования ингалятора.
Неотложные случаи астмы у детей
Симптомы приступа астмы могут усилиться и перерасти в неотложную астму. Чтобы подготовиться к неотложной астме, убедитесь, что врач вашего ребенка написал им план действий при астме.
Прикрепите копию плана действий вашего ребенка по поводу астмы в легкодоступном месте дома и отправьте копию всем, кто заботится о вашем ребенке, включая школу, детский сад, службу по уходу за детьми, членов семьи и друзей. Вы можете сфотографировать их план действий по борьбе с астмой, чтобы всегда иметь при себе копию.
Вы можете сфотографировать их план действий по борьбе с астмой, чтобы всегда иметь при себе копию.
Планы действий по борьбе с астмой у детей
План действий при астме — это четкое письменное изложение методов ведения вашего ребенка при астме. Каждый человек, страдающий астмой, должен иметь персональный план действий при астме, составленный его врачом.
В Плане действий вашего ребенка по борьбе с астмой указано:
- как распознать, когда у вашего ребенка обостряется астма или развивается «приступ», и что нужно предпринять, чтобы справиться с этим
- серьезный симптом, указывающий на необходимость срочной медицинской помощи (с экстренной информацией о том, что делать, если у вашего ребенка приступ астмы)
- Астма у вашего ребенка вызывает
- как лечить повседневную астму.
Убедитесь, что вы следуете плану действий по лечению астмы, предложенному врачом.
Симптомы неотложных состояний астмы у детей
Признаки неотложной астмы включают, когда ребенок:
- Ему трудно дышать или он не дышит
- не может говорить комфортно или их губы посинели
- имеет симптомы, которые очень быстро ухудшаются
- имеет «подтягивание» кожи между ребрами или у основания шеи.

- получает незначительное облегчение или не получает никакого облегчения от своего ингалятора с облегчением, или их ингалятор с облегчением недоступен.
Неотложное лечение астмы у детей
Приступ астмы может быстро перерасти в неотложную астму, но если вы примете быстрые меры, вы сможете снизить риск этого. Итак, если появляются симптомы приступа астмы, следуйте плану действий вашего ребенка при астме.
Если ваш ребенок переживает тяжелый или опасный для жизни приступ астмы, вызовите скорую помощь, а затем начните оказывать первую помощь при астме.
Для оказания первой помощи при астме:
- Сядьте ребенка прямо.
- Сделайте четыре вдоха снотворного (по одному за раз), делая четыре вдоха на каждую затяжку. Используйте прокладку и маску, если таковая имеется.
- Подождите четыре минуты — если ребенок по-прежнему не может нормально дышать, сделайте еще четыре вдоха.
- Вызов «Тройного нуля» (000) в скорую помощь.
 Сообщите оператору, что у ребенка неотложная астма.
Сообщите оператору, что у ребенка неотложная астма. - Продолжайте делать четыре отдельных вдоха успокаивающего лекарства, делая по четыре вдоха на каждую затяжку каждые четыре минуты, пока не приедет скорая помощь.
Информация об астме для ухода за детьми, детского сада или школы
В помощь детским работникам и дошкольным работникам, а также школьным учителям в уходе за вашим ребенком, больным астмой:
- Сообщите им, что у вашего ребенка астма (даже если она легкая или эпизодическая).
- Предоставьте им копию плана действий вашего ребенка по лечению астмы, включая контактные данные для экстренных случаев. Убедитесь, что вы предоставляете обновленный план каждый год, или если у вашего ребенка меняются лекарства.
- Покажите сотрудникам, как пользоваться лекарственными приспособлениями, такими как прокладки и пуховки.
- Убедитесь, что у вашего ребенка есть свежий запас лекарств и спейсер в центре или школе.

- Сообщите персоналу, если у вашего ребенка изменилась астма.
- Сообщите персоналу о любых проблемах, которые могут у вас возникнуть.
Куда обратиться за помощью
астма у младенцев | AAFA.org
Астма у младенцев
Признаки астмы у младенца или малыша включают:
- Быстрое дыхание
- Работает с трудом, чтобы дышать (ноздри раздуваются, кожа втягивается вокруг и между ребрами или над грудиной, или чрезмерное движение живота)
- Задышка при нормальной деятельности, например, при игре
- Свистящее дыхание (свистящий звук)
- Постоянный кашель
- Затрудненное сосание или есть
- Усталость, отсутствие интереса к обычным или любимым занятиям
- Очень бледное или синее окрашивание лица, губ и / или ногтей
Что вызывает астму у младенцев и детей ясельного возраста?
Мы до сих пор не знаем, что вызывает у некоторых людей астму. Если у ребенка в семейном анамнезе есть астма или аллергия, конкретная аллергия или если мать курила во время беременности, у него больше шансов заболеть астмой в раннем возрасте.
Если у ребенка в семейном анамнезе есть астма или аллергия, конкретная аллергия или если мать курила во время беременности, у него больше шансов заболеть астмой в раннем возрасте.
Респираторный вирус, заболевание, поражающее легкие, является одной из наиболее распространенных причин симптомов астмы у детей в возрасте 5 лет и младше. Хотя и взрослые, и дети страдают респираторными инфекциями, у детей их больше. Некоторые дошкольники часто заражаются вирусными инфекциями. По крайней мере, половина детей, страдающих астмой, проявляют какие-либо признаки астмы до 5 лет.Вирусы являются наиболее частой причиной обострения астмы у младенцев в возрасте 6 месяцев и младше.
Чем отличается астма у детей грудного и раннего возраста от астмы у взрослых?
У младенцев и малышей дыхательные пути намного меньше, чем у детей старшего возраста и взрослых. На самом деле, эти дыхательные пути настолько малы, что даже небольшая закупорка, вызванная вирусными инфекциями, затрудненными дыхательными путями или слизью, может затруднить дыхание ребенка.
Это астма или что-то еще?
Симптомы астмы могут выглядеть как симптомы других болезней или болезней.Следующие люди могут иметь симптомы, похожие на симптомы астмы:
- Бронхиолит
- Круп
- Кислотный рефлюкс
- Пневмония
- Вирусы верхних дыхательных путей
- Стремление
- Вдыхаемый объект
- Надгортанник
- Муковисцидоз
- Врожденные дефекты
Как диагностируют астму у младенцев и детей ясельного возраста?
Трудно диагностировать астму у младенцев и детей ясельного возраста.Поскольку они не могут хорошо говорить, они не могут описать, что они чувствуют. Суетливый ребенок может означать многое. Малыши и дошкольники часто активны, даже при стеснении в груди или затрудненном дыхании.
Родители должны предоставить лечащему врачу ребенка следующую информацию:
- Семейный анамнез астмы или аллергии
- Поведение ребенка
- Типы респираторных симптомов (ночью или днем, при активности или в состоянии покоя, реакция на любые лекарства, затрудненное дыхание или тяжелое дыхание).
 дюйм)
дюйм) - Возможные триггеры и реакции на продукты питания или возможные триггеры аллергии
Функциональные тесты легких, которые часто используются для постановки полного диагноза астмы, трудно провести с маленькими детьми. Вместо этого врач может посмотреть, как ребенок реагирует на лекарства, улучшающие дыхание. Врач может назначить анализы крови, аллергию и рентген, чтобы получить дополнительную информацию.
Используя эту информацию, врач может поставить точный диагноз. Родителям может потребоваться отвести ребенка к детскому аллергологу или пульмонологу (специалисту по легким) для специального обследования или лечения.
Что такое лечение астмы у младенцев и детей ясельного возраста?
Младенцы и дети ясельного возраста могут использовать большинство лекарств, используемых для детей старшего возраста и взрослых. Дозировка может быть ниже, и ребенок ее воспринимает иначе. Вдыхаемые лекарства действуют быстро, облегчая симптомы и вызывая мало побочных эффектов.
Лекарства, используемые для лечения симптомов астмы у младенцев и детей ясельного возраста, обычно вводятся в виде ингаляций. Младенцев обычно лечат с помощью небулайзера или ингалятора с использованием спейсера с маской.Небулайзер (иногда называемый «дыхательным аппаратом») — это небольшой аппарат, который использует нагнетаемый воздух для создания аэрозольного тумана, чтобы ребенок мог дышать через небольшую лицевую маску. Обработка небулайзером занимает около 10 минут. Спейсер — это небольшая трубка или аэрокамера, в которой хранится лекарство, высвобождаемое встроенным в нее ингалятором. Ингалятор / спейсер позволяет детям вдыхать лекарство. Лекарства, вводимые с помощью ингалятора со спейсером и маской, действуют так же, как и лекарства, вводимые с помощью небулайзера.В некоторых случаях ребенок может лучше переносить ингалятор со спейсером и маской.
Астма лечится несколькими различными лекарствами. Бронходилататоры, такие как ProAir®, PROVENTIL®, VENTOLIN® и XOPENEX HFA®, являются лекарствами быстрого облегчения, которые сразу же открывают дыхательные пути, чтобы облегчить дыхание. Лекарства длительного действия, такие как ингаляционные кортикостероиды (FLOVENT®, Pulmicort, Asmanex®, QVAR®) или модификаторы лейкотриена (SINGULAIR®), используются для снятия воспаления в дыхательных путях и снижения симптомов астмы.Многим людям, страдающим астмой, в том числе младенцам и детям ясельного возраста, назначают разные лекарства в зависимости от степени тяжести и частоты появления симптомов. Совместно с лечащим врачом вашего ребенка разработайте план лечения астмы.
Лекарства длительного действия, такие как ингаляционные кортикостероиды (FLOVENT®, Pulmicort, Asmanex®, QVAR®) или модификаторы лейкотриена (SINGULAIR®), используются для снятия воспаления в дыхательных путях и снижения симптомов астмы.Многим людям, страдающим астмой, в том числе младенцам и детям ясельного возраста, назначают разные лекарства в зависимости от степени тяжести и частоты появления симптомов. Совместно с лечащим врачом вашего ребенка разработайте план лечения астмы.
Что я могу сделать, чтобы справиться с астмой моего ребенка?
Когда ребенок страдает хроническим заболеванием, родители могут испытывать стресс до предела. Вот несколько советов по преодолению трудностей:
- Изучите предупреждающие знаки об увеличении астмы у младенцев и детей ясельного возраста.Знайте, какой у вашего ребенка «характер» симптомов астмы.
- Составьте план лечения астмы (план действий при астме) вместе с врачом вашего ребенка. Убедитесь, что в этом плане есть план действий, которым нужно следовать, если симптомы астмы ухудшатся.
 Узнайте, когда вашему ребенку требуется неотложная помощь.
Узнайте, когда вашему ребенку требуется неотложная помощь. - Выполняйте план действий вашего ребенка по борьбе с астмой каждый день! Не меняйте план, пока не проконсультируетесь со своим врачом. Даже если симптомы у вашего ребенка исчезли, придерживайтесь плана, пока не обсудите изменения с врачом.
- Научите вашего малыша или дошкольника сообщать вам, когда они плохо себя чувствуют.
- Составьте план действий на случай чрезвычайной ситуации, если у вашего ребенка серьезный приступ астмы. В какую больницу вы будете обращаться? (Убедитесь, что ваш врач посещает эту больницу и она входит в ваш план медицинского обслуживания.) Кто будет заботиться о ваших других детях? Как ваше медицинское страхование предусматривает оказание неотложной помощи?
Что я могу сделать, чтобы уменьшить симптомы астмы?
- Изучите триггеры вашего ребенка.
- Аллергены, такие как пылевые клещи, домашние животные, вредители, плесень и пыльца, могут играть определенную роль в развитии астмы у некоторых детей.
 Обсудите с вашим лечащим врачом, может ли вам помочь оценка аллерголога.
Обсудите с вашим лечащим врачом, может ли вам помочь оценка аллерголога. - Следуйте своему плану лечения астмы и давайте лекарства, прописанные врачом вашего ребенка.
- Не курите рядом с ребенком.
Может ли ребенок перерасти астму?
Когда у кого-то появляются чувствительные дыхательные пути, он остается таким на всю жизнь.Это так, даже если симптомы астмы могут измениться с годами. По мере того, как ребенок становится старше, он может лучше справляться с воспалением дыхательных путей и раздражителями, поэтому их симптомы могут улучшиться. Около половины этих детей снова испытывают симптомы астмы, когда им исполняется 30–40 лет. Невозможно узнать, у каких детей симптомы могут уменьшаться по мере взросления. Новые триггеры могут вызвать симптомы в любое время у людей, страдающих астмой. Если у вашего ребенка астма, держите под рукой (и в актуальном состоянии) лекарства быстрого действия и их план действий по лечению астмы, даже если симптомы возникают нечасто.
Медицинское обследование, сентябрь 2015 г.
Приступ астмы
Это симптом вашего ребенка?
- У вашего ребенка приступ астмы
- Используйте это руководство, только если врач сказал вам, что у вашего ребенка астма
Симптомы астмы
- Симптомами приступа астмы являются свистящее дыхание, кашель, сжатие в груди и затрудненное дыхание.
- Хрипы — классический симптом.Свистящее дыхание — это пронзительный свист или урчание. Лучше всего это слышно, когда ребенок дышит.
- Диагноз астмы требует повторения приступов хрипов. Диагноз редко ставится до 1 года.
Причины (триггеры) приступов астмы
- Инфекции , влияющие на дыхание (например, простуда или грипп)
- Пыльца (деревья, трава и сорняки)
- Животные (например, кошки или кролики)
- Табачный дым
- Раздражители (например, смог, выхлопные газы автомобилей, пары ментола, сараи, грязный подвал)
- Пищевая аллергия (серьезная).
 Приступы астмы, вызванные пищевой аллергией, могут быть опасными для жизни (анафилаксия). Примеры — орехи или рыба.
Приступы астмы, вызванные пищевой аллергией, могут быть опасными для жизни (анафилаксия). Примеры — орехи или рыба.
Шкала приступа астмы
- Легкая: Отсутствие одышки в покое. Легкое СУБА при ходьбе. Может нормально разговаривать. Говорит предложениями. Может лечь ровно. Хрипы не слышны или слабые. (Зеленая зона: пиковая скорость потока 80-100% от нормальной)
- Умеренная: SOB в состоянии покоя. Говорит фразами. Хочет сесть (не может лечь). Слышно свистящее дыхание.Присутствуют втягивания (ребра втягиваются при каждом вдохе). (Желтая зона: пиковая скорость потока 50-80% от нормальной)
- Тяжелая: Тяжелая SOB в покое. Говорит простыми словами. С трудом дышит. Свистящее дыхание может быть громким. Редко хрипы отсутствуют из-за плохого движения воздуха. Втягивания могут быть серьезными. (Красная зона: пиковый расход менее 50% от нормального)
- Пиковый расходомер: пиковый расходомер измеряет пиковый расход (PFR).
 Это говорит нам, насколько хорошо человек может выводить воздух из легких.PFR можно применять у детей от 6 лет и старше.
Это говорит нам, насколько хорошо человек может выводить воздух из легких.PFR можно применять у детей от 6 лет и старше.
Вейпинг и повреждение легких
- Поговорите с подростком об опасности вейпинга.
- Вейпинг может вызвать серьезные повреждения легких. Это может стать постоянным.
- Вейпинг может даже вызвать смерть (50 в США в 2019 году).
- Вейпинг табака также вызывает никотиновую зависимость.
- По этим причинам установленный законом возраст для приобретения вейпинговых товаров составляет 21 год в США.
- Поощряйте своего подростка не употреблять вейпинг или бросить его.
- Предупреждение: самодельные или приобретенные на улице решения для вейпинга являются наиболее опасными.
Когда звонить в случае приступа астмы
Позвоните в службу 911 сейчас
- Свистящее дыхание и опасная для жизни аллергическая реакция на аналогичные вещества в прошлом
- Внезапное хрипы после укуса пчелы, приема лекарств или приема пищи, вызывающей аллергию
- Тяжелые проблемы с дыханием (борьба за каждый вдох, почти не может говорить или плакать)
- Потерял сознание (потерял сознание)
- Губы или лицо синюшные, когда не кашляют
- Вы считаете, что у вашего ребенка опасная для жизни ситуация
Позвоните врачу или обратитесь за медицинской помощью сейчас
- Уровень кислорода в пульсе менее 90% во время приступа астмы
- Губы или лицо стали синюшными во время кашля
- PEFR составляет 50-80% от нормы после использования небулайзера или ингалятора (желтая зона)
- Свистящее дыхание не прошло через 20 минут после использования небулайзера или ингалятора
- Дыхание намного быстрее обычного
- Непрерывный кашель, не улучшающийся после использования небулайзера или ингалятора
- Сильная боль в груди
- Необходимость применения астмы m edicine (neb или ингалятор) чаще, чем каждые 4 часа
- Температура выше 104 ° F (40 ° C)
- Ваш ребенок выглядит или ведет себя очень больным
- Вы считаете, что вашего ребенка нужно осматривать, и проблема носит неотложный характер
Связаться с врачом в течение 24 часов
- Легкое свистящее дыхание длится более 24 часов при лечении небом или ингалятором
- Боль в носовых пазухах (не только заложенность)
- Лихорадка продолжается более 3 дней
- Лихорадка возвращается после того, как ее прошло более 24 часов
- Вы думаете, что вашего ребенка нужно осмотреть, но проблема не является срочной
Обратитесь к врачу в рабочее время
- У вашего врача нет письменного плана действий при астме
- Используйте ингалятор, но у вас нет a spacer
- Пропускать занятия в школе более одного дня в месяц из-за астмы
- Астма ограничивает физические упражнения или спорт
- Приступы астмы пробуждают ребенка от сна
- Используйте более 1 ингалятора в месяц
- N o Обследование на астму более 1 года
- У вас есть другие вопросы или проблемы
Самостоятельное лечение на дому
Сиэтлское отделение неотложной помощи детям
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по номеру 911.
Рекомендации по уходу при приступе астмы
- Что следует знать об астме:
- Более 10% детей страдают астмой.
- У вашего ребенка может вспыхнуть астма в любой момент.
- Когда вы находитесь вдали от дома, всегда берите с собой лекарства для ребенка.
- Чем раньше вы начнете лечение, тем быстрее ваш ребенок почувствует себя лучше.
- Вот несколько советов по уходу, которые должны помочь.
- Лекарство для быстрого облегчения астмы:
- Лекарство для быстрого облегчения (спасения) вашего ребенка — альбутерол или ксопенекс.
- Начните при первых признаках свистящего дыхания, затрудненного дыхания или сильного кашля.
- Дайте с помощью ингалятора со спейсером (2 вдоха каждый раз) или используйте распылитель.
- Повторяйте это каждые 4 часа, если у вашего ребенка есть какие-либо симптомы астмы.

- Никогда не давайте его чаще 4 часов, не посоветовавшись с врачом вашего ребенка.
- Кашель. Лучшее лекарство от кашля для ребенка, страдающего астмой, — это всегда лекарство от астмы. Внимание: не используйте средства от кашля. Если вам больше 6 лет, капли от кашля могут помочь при щекочущем кашле.
- Внимание: если ингалятор не использовался более 7 дней, заправьте его. Попробуйте дважды распылить его в воздух, прежде чем использовать для лечения. Также сделайте это, если он новый.
- Используйте лекарство, пока ваш ребенок не перестанет хрипеть или кашлять в течение 48 часов.
- Распорка. Всегда используйте ингаляторы со спейсером.Он получит в легкие вдвое больше лекарства.
- Лекарство, контролирующее астму:
- Вашему ребенку, возможно, сказали использовать контролирующее лекарство. Примером может служить ингаляционный стероид.
- Это для предотвращения атак и должно использоваться ежедневно.

- Во время приступов астмы продолжайте давать ребенку это лекарство в соответствии с указаниями.
- Лекарство от аллергии при сенной лихорадке:
- При признаках назальной аллергии (сенная лихорадка) можно дать лекарство от аллергии.Причина: плохой контроль носовой аллергии усугубляет астму.
- Жидкости — Подробнее:
- Постарайтесь заставить вашего ребенка пить много жидкости.
- Цель: Следите за тем, чтобы ваш ребенок хорошо увлажнялся.
- Причина: Он разжижает мокроту в легких. Тогда легче откашляться.
- Увлажнитель:
- Если воздух в вашем доме сухой, используйте увлажнитель. Причина: сухой воздух усиливает кашель.
- Избегайте табачного дыма:
- Табачный дым значительно усугубляет астму.
- Не позволяйте никому курить рядом с вашим ребенком.
- Избегайте или устраняйте триггеры:
- Примите душ для удаления пыльцы или других аллергенов с тела и волос.

- Избегайте известных причин приступов астмы (например, дым или кошки).
- Во время приступов уменьшите физические нагрузки или занятия спортом, если они ухудшают астму вашего ребенка.
- Примите душ для удаления пыльцы или других аллергенов с тела и волос.
- Чего ожидать:
- Если лечение начато раньше, большинство приступов астмы быстро купируются.
- Все хрипы должны исчезнуть через 5 дней.
- Ингалятор со спейсером: как использовать
- Шаг 1. Хорошо встряхните ингалятор. Затем прикрепите его к распорке (удерживающей камере).
- Шаг 2. Полностью выдохните и опорожните легкие.
- Шаг 3. Закройте губы и зубья вокруг мундштука проставки.
- Шаг 4. Надавите на ингалятор. Это поместит одну порцию лекарства в прокладку.
- Шаг 5. Медленно вдохните, пока легкие не наполнятся.
- Шаг 6. Задержите глубокий вдох на 10 секунд. Позвольте лекарству проникнуть глубоко в легкие.
- Если ваш врач назначил 2 или более затяжки, подождите 1 минуту.
 Затем повторите шаги 1-6.
Затем повторите шаги 1-6.
- Ингалятор с отмеренной дозой (MDI): как использовать без спейсера (если у вас его нет)
- Шаг 1. Хорошо встряхните ингалятор.
- Шаг 2. Полностью выдохните и опорожните легкие.
- Шаг 3. Закройте губы и зубы вокруг мундштука ингалятора.
- Шаг 4. Нажмите на ингалятор, чтобы выпустить затяжку. Делайте это, когда ваш ребенок начинает вдыхать.
- Шаг 5. Медленно вдохните, пока легкие не наполнятся.
- Шаг 6. Задержите глубокий вдох на 10 секунд. Позвольте лекарству проникнуть глубоко в легкие.
- Если ваш врач назначил 2 или более затяжки, подождите 1 минуту. Затем повторите шаги 1-6.
- Попросите вашего врача дать прокладку, если у вас ее нет. Это поможет отправить больше лекарства в легкие.
- Детям постарше, которым не нравится спейсер, можно прописать устройство для сухого порошка альбутерола.
- Домашний небулайзер: Как использовать:
- Распылитель превращает жидкое лекарство (med) в тонкий туман.
 Мелкий туман может пронести лекарство глубоко в легкие. Это называется небулайзерным (небулайзерным) лечением.
Мелкий туман может пронести лекарство глубоко в легкие. Это называется небулайзерным (небулайзерным) лечением. - Шаг 1. Приготовьте лекарство. Сначала вымойте руки водой с мылом. Для предварительно смешанных флаконов с разовой дозой просто добавьте один флакон в чашку для хранения neb. Для многодозовых флаконов необходимо произвести перемешивание. Во-первых, добавьте необходимое количество физиологического раствора в чашку Neb.Затем тщательно отмерьте и добавьте необходимое количество лекарства в физиологический раствор.
- Шаг 2. Подсоедините распылитель к трубке воздушного компрессора. Воздушный компрессор работает от электричества. Портативные работают от аккумулятора. Компрессоры создают струю воздуха, которая превращает лекарство в мелкий туман.
- Шаг 3. Включите воздушный компрессор. Он начнет создавать мелкий туман, который нужен вашему ребенку.
- Шаг 4 для детей старшего возраста. Поместите мундштук между зубами ребенка и закройте его губами.Попросите ребенка дышать медленно и глубоко.
 Попросите ребенка один раз в минуту задерживать дыхание на 10 секунд.
Попросите ребенка один раз в минуту задерживать дыхание на 10 секунд. - Шаг 4 для детей младшего возраста. Если ваш ребенок отказывается от мундштука, используйте маску для лица. Он должен прикрывать нос и рот. Он должен плотно прилегать.
- Шаг 5. Продолжайте лечение, пока лекарство не исчезнет. Если лекарство прилипло к стенке чашки, немного встряхните его. В среднем лечение неба занимает 10 минут.
- Шаг 6. После каждой процедуры разбирайте небулайзер.Промойте и очистите, как указано. Причина: он не может образовывать туман, если забивается.
- Осторожно: строго следуйте инструкциям врача. Используйте точное количество лекарства, которое прописал врач. Не проводите лечение небом чаще, чем каждые 4 часа.
- Распылитель превращает жидкое лекарство (med) в тонкий туман.
- Позвоните своему врачу, если:
- Возникло затруднение дыхания
- Лекарство для быстрого облегчения астмы (аэрозоль или ингалятор) необходимо чаще, чем каждые 4 часа
- Свистящее дыхание длится более 24 часов
- Вы считаете, что вашему ребенку необходимо быть замеченным
- Вашему ребенку становится хуже
И помните, обратитесь к врачу, если у вашего ребенка появится какой-либо из симптомов «Позвоните своему врачу».

Отказ от ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
Последняя редакция: 23.02.2021
Последняя редакция: 14.08.2020
Авторские права 2000-2020. Schmitt Pediatric Guidelines LLC.
Астма у детей Симптомы, лечение, атаки и лекарства
Пять частей лечения астмы (продолжение)
Шаг 2: Предвидение и предотвращение приступов астмы
Больные астмой страдают хроническим воспалением дыхательных путей.Воспаленные дыхательные пути судорожны и имеют тенденцию сужаться (сужаться) всякий раз, когда они подвергаются воздействию любого триггера (например, инфекции или аллергена). У некоторых детей, страдающих астмой, может наблюдаться усиление воспаления легких и дыхательных путей каждый день, даже не зная об этом. Их дыхание может звучать нормально и без хрипов, когда дыхательные пути фактически сужаются и воспаляются, что делает их склонными к обострению. Чтобы лучше оценить дыхание ребенка и определить риск приступа астмы (или обострения), могут быть полезны дыхательные тесты.Дыхательные тесты измеряют объем и скорость воздуха, выдыхаемого из легких. Специалисты по астме проводят несколько измерений с помощью спирометра, компьютеризированного прибора, который детально измеряет способность к дыханию (см. Тесты, используемые для диагностики астмы).
Чтобы лучше оценить дыхание ребенка и определить риск приступа астмы (или обострения), могут быть полезны дыхательные тесты.Дыхательные тесты измеряют объем и скорость воздуха, выдыхаемого из легких. Специалисты по астме проводят несколько измерений с помощью спирометра, компьютеризированного прибора, который детально измеряет способность к дыханию (см. Тесты, используемые для диагностики астмы).
В домашних условиях для измерения расхода воздуха можно использовать пикфлоуметр (портативный инструмент, измеряющий способность дышать). Когда значения пиковой скорости потока падают, воспаление дыхательных путей может усиливаться. У некоторых пациентов пикфлоуметр может обнаружить даже незначительное воспаление и обструкцию дыхательных путей, даже если ваш ребенок чувствует себя хорошо.В некоторых случаях он может обнаружить падение показаний пиковой скорости потока за два-три дня до вспышки, что дает достаточно времени для ее лечения и предотвращения.
Еще один способ узнать, когда назревает вспышка, — это искать ранние предупреждающие знаки. Эти признаки представляют собой небольшие изменения в организме ребенка, которые сигнализируют о необходимости корректировки лекарств (как указано в индивидуальном плане ведения ребенка с астмой) для предотвращения обострения. Ранние предупреждающие признаки могут указывать на обострение за несколько часов или даже за день до появления явных симптомов обострения (таких как хрипы и кашель).У детей могут развиться изменения внешнего вида, настроения или дыхания, или они могут сказать, что им «смешно». Ранние предупреждающие знаки не всегда являются убедительным доказательством приближающейся вспышки, но на всякий случай они являются сигналами к планированию заранее. Чтобы научиться распознавать эти небольшие изменения, может потребоваться некоторое время, но со временем распознать их станет легче.
Эти признаки представляют собой небольшие изменения в организме ребенка, которые сигнализируют о необходимости корректировки лекарств (как указано в индивидуальном плане ведения ребенка с астмой) для предотвращения обострения. Ранние предупреждающие признаки могут указывать на обострение за несколько часов или даже за день до появления явных симптомов обострения (таких как хрипы и кашель).У детей могут развиться изменения внешнего вида, настроения или дыхания, или они могут сказать, что им «смешно». Ранние предупреждающие знаки не всегда являются убедительным доказательством приближающейся вспышки, но на всякий случай они являются сигналами к планированию заранее. Чтобы научиться распознавать эти небольшие изменения, может потребоваться некоторое время, но со временем распознать их станет легче.
Родители очень маленьких детей, которые не могут разговаривать или пользоваться измерителем пикового потока, часто находят ранние предупреждающие знаки очень полезными для прогнозирования и предотвращения приступов. А ранние предупреждающие знаки могут быть полезны для детей старшего возраста и даже для подростков, потому что они могут научиться ощущать небольшие изменения в себе. Если они достаточно взрослые, они могут самостоятельно корректировать прием лекарств в соответствии с планом лечения астмы, а если нет, они могут попросить о помощи.
А ранние предупреждающие знаки могут быть полезны для детей старшего возраста и даже для подростков, потому что они могут научиться ощущать небольшие изменения в себе. Если они достаточно взрослые, они могут самостоятельно корректировать прием лекарств в соответствии с планом лечения астмы, а если нет, они могут попросить о помощи.
Шаг 3. Прием назначенных лекарств
Разработка эффективного плана приема лекарств для контроля астмы у ребенка может занять некоторое время, а также методом проб и ошибок. Различные лекарства работают более или менее эффективно при разных видах астмы, и некоторые комбинации лекарств подходят для одних детей, но не для других.
Есть две основные категории лекарств от астмы: лекарства быстрого облегчения (спасательные лекарства) и долгосрочные профилактические лекарства (контролирующие лекарства) (см. Лечение астмы). Лекарства от астмы лечат как симптомы, так и причины, поэтому они эффективно контролируют астму почти у каждого ребенка. Лекарства, отпускаемые без рецепта, домашние средства и комбинации трав не заменяют рецептурные лекарства от астмы, потому что они не могут устранить обструкцию дыхательных путей и не устраняют причину многих обострений астмы.В результате астма не контролируется этими лекарствами, отпускаемыми без рецепта, и она может даже усугубиться при их применении, а их использование может привести к катастрофической ситуации.
Лекарства, отпускаемые без рецепта, домашние средства и комбинации трав не заменяют рецептурные лекарства от астмы, потому что они не могут устранить обструкцию дыхательных путей и не устраняют причину многих обострений астмы.В результате астма не контролируется этими лекарствами, отпускаемыми без рецепта, и она может даже усугубиться при их применении, а их использование может привести к катастрофической ситуации.
Шаг 4: Контроль обострений с помощью пошагового плана, составленного врачом
Если вы выполните первые три шага по контролю над астмой, у вашего ребенка будет меньше симптомов астмы и обострений. Помните, что у любого ребенка, страдающего астмой, могут возникать эпизодические вспышки (приступ астмы), особенно в период обучения (между диагностикой и контролем) или после воздействия очень сильного или нового триггера.При надлежащем обучении пациентов, наличии лекарств и внимательном наблюдении семьи могут научиться контролировать почти каждую вспышку астмы, начав лечение раньше, что будет означать меньшее количество посещений отделения неотложной помощи и меньшее количество обращений в больницу, если таковые будут.
Ваш врач должен предоставить письменный пошаговый план с точным указанием того, что делать, если у ребенка обострение. План у каждого ребенка разный. Со временем семьи учатся распознавать, когда начинать лечение раньше, а когда обращаться за помощью к врачу.
Шаг 5. Дополнительные сведения об астме, новых лекарствах и методах лечения
Узнать больше о астме и лечении астмы — это секрет успешного лечения астмы. Есть несколько организаций, с которыми вы можете связаться для получения информации, видео, книг, образовательных видеоигр и брошюр (см. Веб-ссылки).
Признаки детской астмы
Прискорбно видеть, как ваш ребенок кашляет, хрипит или, что еще хуже, изо всех сил пытается дышать.
По данным Американской академии аллергии, астмы и иммунологии, детская астма является наиболее распространенным серьезным хроническим заболеванием у младенцев и детей.
У детей, страдающих астмой, легкие и дыхательные пути воспаляются при воздействии определенных триггеров. Симптомы астмы могут мешать учебе, спорту, сну и повседневной жизни. Неконтролируемая астма может привести к опасным приступам астмы и повреждению растущих легких.
Симптомы астмы могут мешать учебе, спорту, сну и повседневной жизни. Неконтролируемая астма может привести к опасным приступам астмы и повреждению растущих легких.
Многие дети, страдающие астмой, также страдают пищевой аллергией, кожной аллергией (например, экземой) или сенной лихорадкой. Дети с семейным анамнезом аллергии и / или астмы и частыми респираторными инфекциями также подвержены большему риску детской астмы.Кроме того, низкий вес при рождении и пассивное курение до и / или после рождения могут увеличить риск.
Хотя симптомы могут появиться в любом возрасте, у большинства детей с астмой первые симптомы появляются к 5 годам. Не все дети хрипят; иногда единственный симптом — хронический кашель. У других детей симптомы появляются только во время тренировок.
О каких признаках детской астмы следует знать родителям? Найдите один или несколько из следующих симптомов:
- Свистящий или свистящий звук при выдохе
- Хронический кашель, кашель, который присутствует ночью, во время сна, усиливается при простуде или вызван физическими упражнениями или холодным воздухом
- Учащенное дыхание, отдышка
- Жалобы на боли в груди или ощущение стеснения
- Снижение энергии, ощущение слабости или усталости
- Частые простуды, с распространением в груди, бронхит
- Проблемы с кормлением (e.
 г., груднички кряхтят при кормлении)
г., груднички кряхтят при кормлении) - Проблемы со сном из-за кашля или затрудненного дыхания
У очень маленьких детей может быть трудно распознать, когда симптомы вызваны астмой. Часто маленькие дети не могут описать, что они чувствуют, и такие симптомы, как хронический кашель, могут быть связаны с простудой или бронхитом. Это затрудняет диагностику детской астмы.
Если врач вашего ребенка подозревает астму, тесты крови или кожи могут помочь определить, есть ли у вашего ребенка аллергия, которая часто вызывает симптомы астмы.Врач вашего ребенка также может провести тест, который измеряет поток воздуха в легкие и из легких (хотя этот тест может быть затруднен для детей в возрасте до 6 лет).
Лечение астмы у детей зависит от тяжести и частоты симптомов. Он может включать как быстрое облегчение, так и длительный контроль в виде лекарств, таких как ингаляционные и пероральные кортикостероиды.
Родители также могут помочь минимизировать обострения астмы:
- Знайте, что у вашего ребенка триггеры астмы.
 Распространенные триггеры астмы у детей включают:
Распространенные триггеры астмы у детей включают:- Пыльца, пылевые клещи, споры плесени, перхоть домашних животных, тараканы
- Табачный дым или другой дым
- Духи, чистящие средства, спреи от насекомых
- Упражнение
- Холодный воздух, перемены погоды
- Напряжение
- Кислотный рефлюкс
- Респираторные инфекции
- Составьте план действий при астме. Научите ребенка, что делать, если у него обострение астмы.Врач вашего ребенка может помочь составить план действий при астме, который должен включать лекарства, которые нужно принимать, с учетом симптомов и контактных номеров телефонов для экстренных случаев. Убедитесь, что у школы, лагеря, тренера и других воспитателей вашего ребенка есть копии плана.
- Имейте под рукой ингалятор. Если ваш ребенок физически активен, убедитесь, что он принимает прописанные ему лекарства перед тренировкой и имеет под рукой ингалятор.

- Справьтесь с аллергией на домашних животных. Исследования показывают, что контакт с животными до того, как детям исполнится 6 месяцев, укрепляет их иммунный ответ и может снизить риск развития астмы позже.Однако, если домашнее животное вызывает тяжелую астму, пора подумать о других решениях, чтобы ограничить воздействие.
- Избегайте заражения. Научите ребенка тому, как избежать болезней, в том числе правильно мыть руки. Снизьте шансы вашего ребенка заразиться гриппом с помощью прививки от гриппа. Убедитесь, что ваш ребенок хорошо отдыхает, поддерживает здоровый вес и справляется со стрессом.
- Не курите рядом с ребенком. Сигаретный дым влияет на вашего ребенка, даже если вы не курите в его присутствии.
- Создайте благоприятную для астмы среду. Используйте специальные печные фильтры для удаления переносимых по воздуху аллергенов в вашем доме. Уменьшите воздействие бытовой химии и других загрязнителей.
 Стирать постельное белье и одежду в горячей воде. Используйте антиаллергенный матрас и наволочки. Часто пылесосьте и протирайте пыль. По возможности уберите ковры в спальне ребенка, которые могут содержать аллергены.
Стирать постельное белье и одежду в горячей воде. Используйте антиаллергенный матрас и наволочки. Часто пылесосьте и протирайте пыль. По возможности уберите ковры в спальне ребенка, которые могут содержать аллергены.
Астма — хроническое заболевание. Хотя лечения нет, при правильном лечении симптомы обычно можно контролировать, чтобы ваш ребенок мог легче дышать, лучше спать и избегать пропусков школьных дней и поездок в больницу.
Астма не должна сдерживать вашего ребенка. Если у него / нее есть симптомы астмы, сообщите об этом лечащему врачу вашего ребенка. Врач может направить вас к аллергологу, который поможет вашему ребенку вести здоровый и активный образ жизни. Найдите ближайшего к вам аллерголога .
Узнайте больше об услугах по лечению аллергии в Edward-Elmhurst Health .
Блоги по теме:
Следует ли вам пройти тест на аллергию у вашего ребенка?
Можно ли предотвратить пищевую аллергию у детей?
Узнайте больше от Healthy Driven Chicago:
Это простуда или аллергия?
Избавьтесь от сезонной аллергии
Как развивается астма у детей
Обзор темы
Астма
является наиболее частым длительным (хроническим) заболеванием детского возраста. Обычно она развивается в возрасте до 5 лет. сноска 1 Многие дети, страдающие аллергией, заболевают астмой, но не все. И не у каждого ребенка, страдающего астмой, есть аллергия.
Обычно она развивается в возрасте до 5 лет. сноска 1 Многие дети, страдающие аллергией, заболевают астмой, но не все. И не у каждого ребенка, страдающего астмой, есть аллергия.
В большинстве случаев стойкой астмы первые симптомы (например, хрипы) проявляются в первые годы жизни. В одном исследовании отмечается, что около 25 из 100 детей с стойкой астмой начали хрипеть до 6 месяцев, а около 75 из 100 начали хрипеть к 3 годам. сноска 2
Раннее инфицирование респираторно-синцитиальным вирусом (РСВ), вызывающее инфекцию нижних дыхательных путей, является фактором риска хрипов. сноска 2 Но другие исследования показывают, что инфекции верхних дыхательных путей, которые не переходят в инфекции нижних дыхательных путей, могут защитить ребенка от развития астмы. сноска 2
Если у вашего ребенка стойкая астма, у него могут быть:
- Симптомы развития до 3 лет.
- В младенчестве и детстве имел аллергию.

- Семейная история аллергии.
- Свистящее дыхание при отсутствии вирусной инфекции.
- Рецидивирующие приступы астмы, связанные с вирусными инфекциями.
- Свистящее дыхание достаточно сильное, чтобы потребовать госпитализации.
Астма по мере роста вашего ребенка
Вероятно, что у вашего ребенка не разовьется астма, даже если он или она хрипит в младенчестве.
- Примерно у 15 из 100 младенцев с хрипами развиваются стойкие хрипы и астма. сноска 2
- Около 60 из 100 детей, которые хрипят, перестают хрипеть к 6 годам. сноска 2
- Около 50 из 100 детей дошкольного возраста, у которых хрипы, в более позднем возрасте страдают стойкой астмой. сноска 3
Также трудно предсказать, сохранится ли у вашего ребенка астма в подростковом или взрослом возрасте.
- В большинстве случаев перемежающейся астмы, связанной с респираторными инфекциями (а не с аллергией), симптомы, как правило, становятся менее серьезными и могут исчезнуть к подростковому возрасту.

- Астма, по-видимому, продолжается и в подростковом возрасте у детей с астмой средней и тяжелой степени.Если у вашего ребенка астма средней или тяжелой степени, он или она может болеть астмой во взрослом возрасте. сноска 1
Ссылки
Цитаты
- Ковар Р.А. и др. (2014). Аллергические расстройства. В WW Hay Jr и др., Ред., Текущая диагностика и лечение: Педиатрия , 22-е изд., Стр. 1171–1206.
- Гильберт Т., Кравец М. (2003). Естественное течение астмы. Педиатрические клиники Северной Америки , 50 (3): 524–538.
- Вуд Р.А. (2002). Детская астма. JAMA , 288 (6): 745–747.
Кредиты
Текущий по состоянию на:
26 октября 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Джон Поуп, доктор медицины — Педиатрия
Адам Хусни, доктор медицины — Семейная медицина
Лора Дж.


 The organisations joined forces to provide a website aimed at policy makers focused on the respiratory health hazards associated with smoking.
The organisations joined forces to provide a website aimed at policy makers focused on the respiratory health hazards associated with smoking.
 Затруднённый и сухой, когда человек будто бы не может откашляться. Когда приступ заканчивается, вероятно появление небольшого количества влаги в виде слизи.
Затруднённый и сухой, когда человек будто бы не может откашляться. Когда приступ заканчивается, вероятно появление небольшого количества влаги в виде слизи. Если вовремя обратиться к специалисту и он поставит диагноз “бронхиальная астма”, назначит комплексное лечение и когда Вы пройдете полный курс терапии, аллергическую астму можно устранить. В подростковом возрасте уйдут все симптомы и ребенок будет жить полноценной жизнью”.
Если вовремя обратиться к специалисту и он поставит диагноз “бронхиальная астма”, назначит комплексное лечение и когда Вы пройдете полный курс терапии, аллергическую астму можно устранить. В подростковом возрасте уйдут все симптомы и ребенок будет жить полноценной жизнью”. 
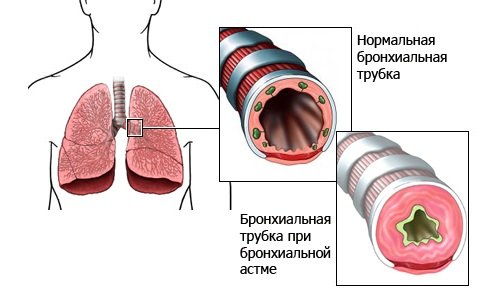


 Сообщите оператору, что у ребенка неотложная астма.
Сообщите оператору, что у ребенка неотложная астма.
 дюйм)
дюйм) Узнайте, когда вашему ребенку требуется неотложная помощь.
Узнайте, когда вашему ребенку требуется неотложная помощь. Обсудите с вашим лечащим врачом, может ли вам помочь оценка аллерголога.
Обсудите с вашим лечащим врачом, может ли вам помочь оценка аллерголога..gif) Приступы астмы, вызванные пищевой аллергией, могут быть опасными для жизни (анафилаксия). Примеры — орехи или рыба.
Приступы астмы, вызванные пищевой аллергией, могут быть опасными для жизни (анафилаксия). Примеры — орехи или рыба. Это говорит нам, насколько хорошо человек может выводить воздух из легких.PFR можно применять у детей от 6 лет и старше.
Это говорит нам, насколько хорошо человек может выводить воздух из легких.PFR можно применять у детей от 6 лет и старше.


 Затем повторите шаги 1-6.
Затем повторите шаги 1-6. Мелкий туман может пронести лекарство глубоко в легкие. Это называется небулайзерным (небулайзерным) лечением.
Мелкий туман может пронести лекарство глубоко в легкие. Это называется небулайзерным (небулайзерным) лечением. Попросите ребенка один раз в минуту задерживать дыхание на 10 секунд.
Попросите ребенка один раз в минуту задерживать дыхание на 10 секунд. г., груднички кряхтят при кормлении)
г., груднички кряхтят при кормлении) Распространенные триггеры астмы у детей включают:
Распространенные триггеры астмы у детей включают:
 Стирать постельное белье и одежду в горячей воде. Используйте антиаллергенный матрас и наволочки. Часто пылесосьте и протирайте пыль. По возможности уберите ковры в спальне ребенка, которые могут содержать аллергены.
Стирать постельное белье и одежду в горячей воде. Используйте антиаллергенный матрас и наволочки. Часто пылесосьте и протирайте пыль. По возможности уберите ковры в спальне ребенка, которые могут содержать аллергены.