Стационар на Оренбургском тракте — Детская республиканская клиническая больница
- Перечень анализов и документов
для плановой госпитализации детей в ГАУЗ «ДРКБ МЗ РТ»
1. Справку об отсутствии контакта с инфекционными больными в течение 21 дня
до госпитализации (согласно требованию СаН ПиН 2.1.3.2630-10 от 18.05.2010г.) (срок
действия справки 3 дня).
2. Обследование на гельминтозы (в.т.ч. энтеробиоз), простейшие кишечные
(согласно требованию СП 3.2.3215-14 от 22.08.2014г. и СП 3.2.3110-13 от 22.10.2013г,
соответственно).
3. Данные о БЦЖ, реакции Манту (до 7 лет 11 мес.29 дней), диаскин-теста (с 8 лет
до 17 лет 11 мес.29 дней) — переписать из амбулаторной карты или ксерокопия. Реакция
Манту, диаскин-тест должны быть сделаны не позднее 1 года на момент госпитализации.
При положительных последних результатах (это когда реакция Манту >5 мм, диаскин-тест
от сомнительного) иметь справку от фтизиатра (справка действительна 1 месяц). Детям 15
Детям 15
лет и старше иметь флюорографию (штамп «в легких без патологии»), результаты
действительны в течение 1 года (согласно требованию приказа МЗ РТ № 1363 от 29.12.2008г.)
4. Детям до 2-х лет и сопровождающим их лицам наличие отрицательных
результатов профилактического обследования на кишечные инфекции (результаты
действительны в течение 2 недель до госпитализации) (согласно требованию СП 2.1.3.2630-10
от 18.05.2010г.)
5. Сведения о прививках (согласно требованию СП 2.1.3.2630-10 от 18.05.2010г.)
6. Детям с 14 лет анализ крови на сифилис из пальца (МРП), результат
действителен в течение 14 дней (согласно требованию приказа МЗ РТ № 1238 от 29.12.2006г).
6а. В отделение офтальмологии, неврологии, нейрохирургии, кардиологии,
кардиохирургии анализ крови на сифилис из пальца (МРП) и из вены (ИФА) (согласно
требованию приказа МЗ РТ № 1238 от 29.12.2006г).
7. Ухаживающим за ребенком:
-флюорографию (штамп «в легких без патологии»), результаты действительны в
течение 1 года (согласно требованию приказа МЗ РТ № 1363 от 29.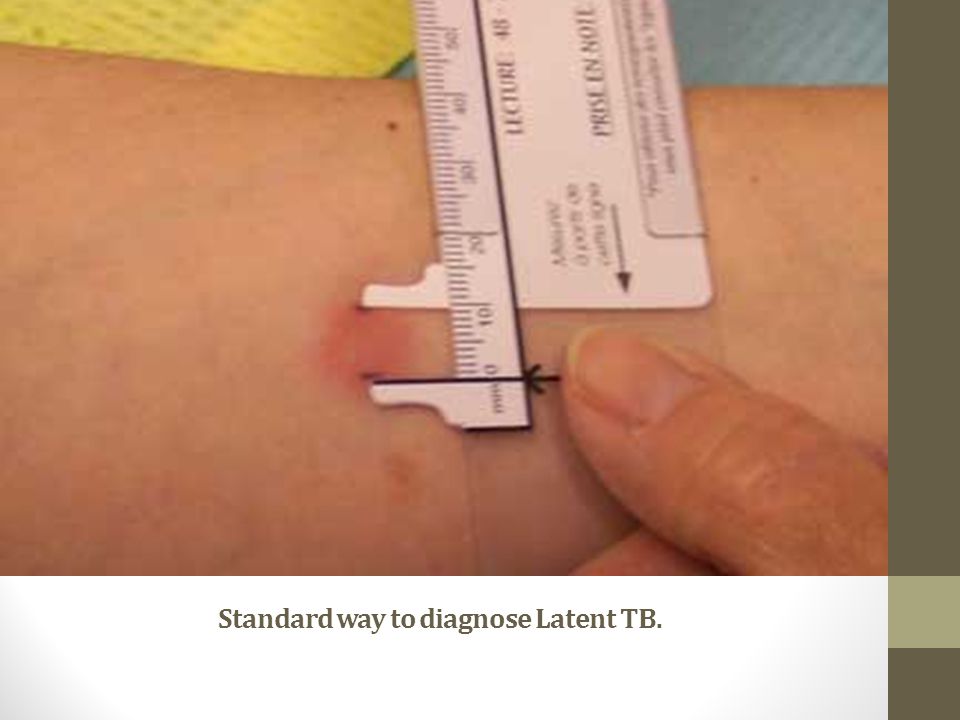 12.2008г.), анализ крови на
12.2008г.), анализ крови на
сифилис из пальца (МРП) (согласно требованию приказа МЗ РТ № 1238 от 29.12.2006г).
— сведения о профилактических прививках против кори с обязательным указанием
сведения об отсутствии контакта с больным корью (постановление Федеральной службы по
надзору в сфере защиты прав потребителей и благополучия человека №6 от 30.05.2018 г. «Об
организации дополнительных мер по профилактике кори»).
8. При госпитализации для оперативного вмешательства: анализ крови на ВИЧ
(согласно требованию приказа МЗ РТ №957 от 4.05.2016г.), результат действителен в течение
3 месяцев, HBsAg (согласно требованию СП 3.1.1.2341-08 «Профилактика вирусного гепатита
В», гепатит С (согласно требованию СП 3.1.3112-13 «Профилактика вирусного гепатита С),
результаты действителен в течение 1 месяца (согласно требованию приказа МЗ РТ №1838 от
4.09.2017г.).
9. При госпитализации в соматические отделения: анализ крови детям на ВИЧ, ВГВ
и ВГС не надо! (обследовать только по клиническим показаниям) (согласно требованию
приказа МЗ РТ №1838 от 4.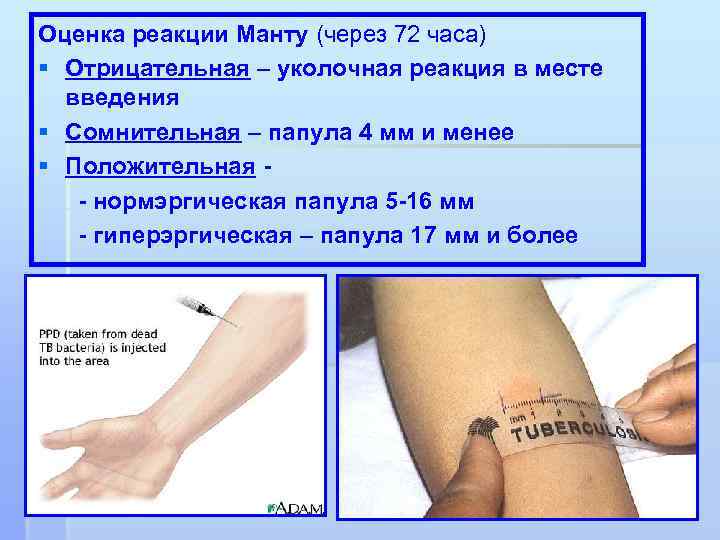 09.2017г.).
09.2017г.).
- Перечень анализов и документов при экстренной госпитализации детей в ГАУЗ «ДРКБ МЗ РТ»
1. об отсутствии контакта с инфекционными больными в течение 21 дня до
госпитализации, пишется со слов родителей.
2. Обследование на гельминтозы (в.т.ч. энтеробиоз), простейшие кишечные
всех детей до 17 лет 11 месяцев 29 дней – забор материала в приемнодиагностическом отделении, либо в отделении.
3. Данные о БЦЖ, реакции Манту (до 7 лет 11 месяцев 28 дней), диаскин-тестов
(с 8 лет до 17 лет 11 месяцев 28 дней) — переписать из амбулаторной карты или
ксерокопия. Реакция Манту, диаскин-тест должны быть сделаны не позднее 1
года на момент госпитализации. При положительных последних результатах
иметь справку от фтизиатра (справка действительна 1 месяц). Детям от 15 лет
и старше иметь флюорографию (штамп «в легких без патологии»), результаты
действительны в течение 1 года – должны донести родители.
4. Детям до 2-х лет и сопровождающим их лицам наличие отрицательных
результатов профилактического обследования на кишечные инфекции – в
приемно-диагностическом отделении.
5. Сведения о прививках – со слов родителей.
6. Результат флюорографического обследования ухаживающего, результаты
действительны в течение 1 года – если нет либо через платные услуги у нас
рентген делаем, либо отправляем в туберкулезный диспансер.
7. Детям с 14 лет анализ крови на сифилис из пальца (МРП) – забор материала в
приемно-диагностическом отделении.
8. В отделение офтальмологии, неврологии, нейрохирургии, кардиологии,
кардиохирургии анализ крови на сифилис из пальца (МРП) и из вены (ИФА)
– забор материала в приемно-диагностическом отделении, либо в отделении.
9. При госпитализации для оперативного вмешательства: анализ крови на ВИЧ
HBsAg, гепатит С — забор материала в приемно-диагностическом отделении.
10. При госпитализации в соматические отделения: анализ крови на ВИЧ, ВГВ и
ВГС только по клиническим показаниям — забор материала в приемнодиагностическом отделении/в отделении.
Вопрос-Ответ » Государственное бюджетное учреждение здравоохранения
14.02.2021 11:31:54
Добрый день. Подскажите, такая ситуация. У отца детей 07.2020 г выявили туберкулез ( ВДТБ в/д прав. легкого, инф.,МБТ+, М+). Детям назначили Манту (результат: 2г9м -9 мм, 1г1м-4 мм) и рентген легких (р-т: без выраженных очаговых изменений). Взяли на учет. Профилактически были выписаны препараты: изониазид, галстена, питьевой Магний B6. Курс 3 месяца. Прошло пол года и мы собираемся делать повторно Манту, но нам опять пишут направление на рентген. Целесообразен ли повторный рентген для таких маленьких детей? Можно ли его заменить на более щадящий анализ? Беспокоит состояние младшего ребенка, по
Здравствуйте! Необходимый минимум для повторного обследования детей состоит из общего анализа крови, общего анализа мочи, проб Манту и диаскинтеста. По результатам проведенных исследований определяется объем рентгенологического обследования.
По результатам проведенных исследований определяется объем рентгенологического обследования.
11.02.2021 13:17:04
Добрый день ребенку 11 лет сделали деаскин тест он оказался положительным мы сделали кт сдали анализы в октябре всё хорошо сейчас ребенок опять принёс согласие на на манту мне стоит его делать или нет? Мы же делали кт
Здравствуйте! В возрасте 11 лет проводится проба диаскинтест, повторное проведение может быть рекомендовано через 3-6 месяцев.
02.02.2021 08:32:26
Доброе утро. У ребенка до 6 месяцев был мед отвод от прививок по причине переливания крови, сейчас 8 месяцев, педиатр требует реакцию Манту, можно ли
вместо этого сделать Т- спот?
Здравствуйте! Диагностический тест Т-СПОТ не является скрининговым для отбора детей на вакцинацию БЦЖ (исходя из Вашего письма, ребенок при рождении не был вакцинирован БЦЖ).
Для этой цели используется реакция Манту.
24.01.2021 22:54:46
Здравствуйте, в 2018 г поставили диагноз клинически излеченный ТБ лёгких,сейчас я на 32 неделе беременности, врач фтизиатр назначил сдать ВАСТЕС MGIT 960 , вопрос для чего? И как лучше рожать КС или же естественным путём?
Здравствуйте! Способ ведения родов определяет врач акушер-гинеколог, у которого Вы наблюдаетесь. Если Вы находитесь (находились) на диспансерном наблюдении в ГБУЗ «ПОТБ», для корректной консультации по поводу диспансерного наблюдения во время беременности можно обратиться к заведующей поликлиникой Холодовой Е.И. т. 8(8412)32-00-90.
08.01.2021 23:58:59
Добрый день. Какое исследование лучше выбрать квантифероновый тест или t-spot? Есть сомнения по поводу диаскинтеста, хотелось бы убедиться
Здравствуйте! Если нет сопутствующих заболеваний, то оба теста равноценны.
23.12.2020 11:14:29
Добрый день! Можно ли делать Квантифероновый тест через неделю после диаскинтеста и через две недели после Манту?
Как этот повлияет на результат?
Спасибо.
Здравствуйте! Абсолютных противопоказаний нет, но желательно выдержать интервал 2 месяца во избежание ложноположительного результата.
20.12.2020 15:48:52
Здравствуйте. Прошу вашего совета, у дрчери поставлен диагноз: ифлитративный туберкуоез, в сданных анализах и бронхоскопии ничего не нашли. Диагноз поставлен по КТ и реакции манту (12м) такая была с самого детства, у нас аллергия на белок. Образование было в левом легком в верхней доли два, после лечения в стационаре и прохождение кт , врачи говорят осталось одно а старое поделилось а не распалось. Состояние ухудшилось физически стала себя хуже чувствовать чем до лечения. Хочу уточнить сдавали все анализы туберкулеза нет. Подскажите что делать.
Состояние ухудшилось физически стала себя хуже чувствовать чем до лечения. Хочу уточнить сдавали все анализы туберкулеза нет. Подскажите что делать.
Здравствуйте! Вы можете подойти на беседу к лечащему врачу Вашей дочери.
16.12.2020 20:38:23
Делали КТ обнаружили слева С9 кальцинат до 4 мм и КТ признаки полисегментарной вирусной пневмании.Подскажите что делать с кальцинатом какие иследования , анализы может какие то лекарства.опасно ли это.Спасибо. Возраст: 37
Здравствуйте! Вы можете обратиться к участковому врачу-фтизиатру на консультацию.
08.12.2020 18:32:27
Здравствуйте! Подскажите, пожалуйста, где делают анализ t-shot в Воткинске, Ижевске, Чайковске? Цены в этих городах какие? Спасибо!)
Здравствуйте! ГБУЗ «Пензенская областная туберкулезная больница» не располагает информацией о ценах на медицинские услуги в других регионах.
07.12.2020 19:52:14
Здравствуйте, дочке 4,5 года сделали диаскинтест-гепермия 9 мм, сдали анализы кровь,моча,томография легких все в норме, ставят диагноз ЛТИ группа Vl A и назначают лечение изониазит. Хотим убедится в точности постановки диагноза,можем сделать квантифероновый тест,если будет отрицательный результат,лечение будет отменено?
Здравствуйте! Вы можете сделать квантифероновый тест не ранее, чем через 2 месяца после постановки диаскинтеста. При получении отрицательного результата назначенное лечение может быть пересмотрено.
1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9
Здравствуйте! Девочка 8 лет. В апреле 2014 года п. Манту гиперемия 5 мм,ДСТ отр,(в октябре 2013 гипермия 6 мм). Рентген ОКГ в мае 2014 без патологии. Врач выставляет диагноз тубинфицирование и постоянный медотвод от БЦЖ.
 В январе 2015 у ребенка появлется слабость,немотивированна утомляемость,головные боли,тошнота. Педиатр и невролог выставляют диагноз астеноневтотический синдром. В апреле 2015 лечение в ПНО (витамины,ноотропы,ФТЛ,массаж) без улучшения состояния. Через 3 часа после 8-9 часового ночного сна ребенок ложится отдыхать. 22.05.15 п.Манту папула 10,ДСТ отрицательно. 01.07.15 МСКТ ОГК -КТ картина очаговых уплотнений левого легкого-фиброз? (описание уплотнений: в s6 левого легкого субплеврально единичные очаговые уплотнения однородной страутуры максимальным размаром около 0.2 см с довольно четкими контурами,прилежат к сосудам. в s5 правого легкого субплеврально определяются участки фиброза;удиничные лимфатические узлы паратрахеальной группы,однородной структуры,округлой фориы,размером до 0.7см с довольно четкими контурами). Фтизиатр поставил диагноз:вираж. Назначил изониазид 0.15 и витаминВ610мг. Ребенок лечение получает. Но сопутствующие заболевания: асептический некроз головок бедренных костей 2 слева,3 справа.
В январе 2015 у ребенка появлется слабость,немотивированна утомляемость,головные боли,тошнота. Педиатр и невролог выставляют диагноз астеноневтотический синдром. В апреле 2015 лечение в ПНО (витамины,ноотропы,ФТЛ,массаж) без улучшения состояния. Через 3 часа после 8-9 часового ночного сна ребенок ложится отдыхать. 22.05.15 п.Манту папула 10,ДСТ отрицательно. 01.07.15 МСКТ ОГК -КТ картина очаговых уплотнений левого легкого-фиброз? (описание уплотнений: в s6 левого легкого субплеврально единичные очаговые уплотнения однородной страутуры максимальным размаром около 0.2 см с довольно четкими контурами,прилежат к сосудам. в s5 правого легкого субплеврально определяются участки фиброза;удиничные лимфатические узлы паратрахеальной группы,однородной структуры,округлой фориы,размером до 0.7см с довольно четкими контурами). Фтизиатр поставил диагноз:вираж. Назначил изониазид 0.15 и витаминВ610мг. Ребенок лечение получает. Но сопутствующие заболевания: асептический некроз головок бедренных костей 2 слева,3 справа. Ювенильный остеопороз.Гипотрофия (сейчас рост 122см,вес 18.4кг) Мне врач объясняет,что вираж это инфицирование,но этот диагноз ребенку поставили год назад. Подскажите ваши рекомендации по дальнейшему ведению ребенка? Головные боли,слабость,повышенная утомляемость сохраняются. Необходима ли очная консультация у вас? Оксана. — Вопросы по туберкулезу у детей — вопрос-ответ
Ювенильный остеопороз.Гипотрофия (сейчас рост 122см,вес 18.4кг) Мне врач объясняет,что вираж это инфицирование,но этот диагноз ребенку поставили год назад. Подскажите ваши рекомендации по дальнейшему ведению ребенка? Головные боли,слабость,повышенная утомляемость сохраняются. Необходима ли очная консультация у вас? Оксана. — Вопросы по туберкулезу у детей — вопрос-ответ
Чтобы задать вопрос специалистам Новосибирского НИИ туберкулеза, заполните форму обратной связи и отправьте свое сообщение. Мы постараемся ответить Вам максимально быстро.
ВАЖНО! Раздел не предназначен для предоставления медицинских рекомендаций в случаях скорой или неотложной медицинской помощи!
Раздел не может служить местом проведения заочной консультации.
Ограниченный формат сайта «вопрос-ответ» не предназначен для решения такой сложной проблемы, как диагностика, лечение или реабилитация пациента заочно: ответы специалистов ННИИТ здесь носят исключительно рекомендательный общий характер и не являются основанием для смены режимов лечения, например, при возникновении сопутствующих заболеваний или осложнений.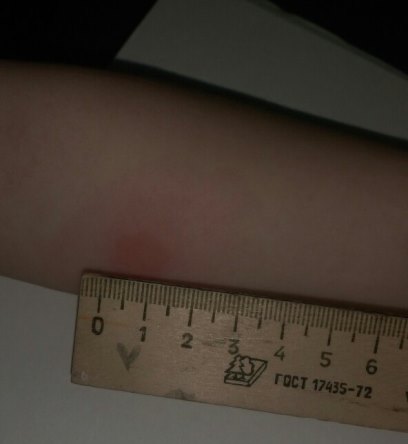
В случае необходимости проведения заочного или очного консультирования необходимо предоставить комплект документов, указанных на нашем сайте.
| Часто задаваемые вопросы / Вопросы по туберкулезу у детей | |
17.08.15Вопрос: Здравствуйте! Девочка 8 лет. В апреле 2014 года п. Манту гиперемия 5 мм, ДСТ отр, (в октябре 2013 гиперемия 6 мм). Рентген ОКГ в мае 2014 без патологии. Врач выставляет диагноз тубинфицирование и постоянный медотвод от БЦЖ. В январе 2015 у ребенка появляется слабость, немотивированная утомляемость, головные боли, тошнота. Педиатр и невролог выставляют диагноз астеноневтотический синдром. В апреле 2015 лечение в ПНО (витамины, ноотропы, ФТЛ, массаж) без улучшения состояния. Через 3 часа после 8-9 часового ночного сна ребенок ложится отдыхать. 22.05.15 проба Манту — папула 10, ДСТ отрицательно. Ответ: Фтизиопедиатр ННИИТ, Ирина Павленок: Здравствуйте, Оксана! К Вашему вопросу напишите пожалуйста результаты пробы Манту с 2 ТЕ в динамике до 2014 года, укажите сведения о вакцинации БЦЖ. Этих сведений будет достаточно для заочной консультации.
| |
ТЕСТ ТУБЕРКУЛИНА Историческое введение: Туберкулиновый тест — это тест гиперчувствительности замедленного типа (Тип IV) к внутрикожной инъекции очищенного производного белка (PPD) туберкулина для тестирования клеточного иммунитета против микобактерий. Туберкулиновая проба основана на том факте, что инфицирование M. tuberculosis вызывает чувствительность к определенным антигенным компонентам организма, содержащимся в экстрактах культур, называемых «туберкулинами». Гиперчувствительность к туберкулину, о которой свидетельствует развитие положительной реакции на туберкулиновую кожную пробу, развивается через 2-10 недель после первичного инфицирования. Антиген туберкулина: Иммунологическая основа туберкулиновой реакции: Типы туберкулиновых проб: Тест с множественными проколами: Меры предосторожности: Туберкулин следует хранить в темноте, насколько это возможно, и избегать воздействия яркого света.Его никогда не следует переносить из одного контейнера в другой, и вскоре после наполнения шприца следует проводить кожные пробы. Показания следует снимать при ярком свете и не измерять только область эритемы. Расшифровка туберкулиновой пробы:
|
Memahami Fungsi Tes Mantoux dan Prosedur yang Dilakukan
Tes Mantoux atau туберкулиновая кожная проба (TST) adalah pemeriksaan yang dilakukan Untuk mengetahui ada atau tidaknya kuman penyebab penyakit tuberkulosis pada tubuh.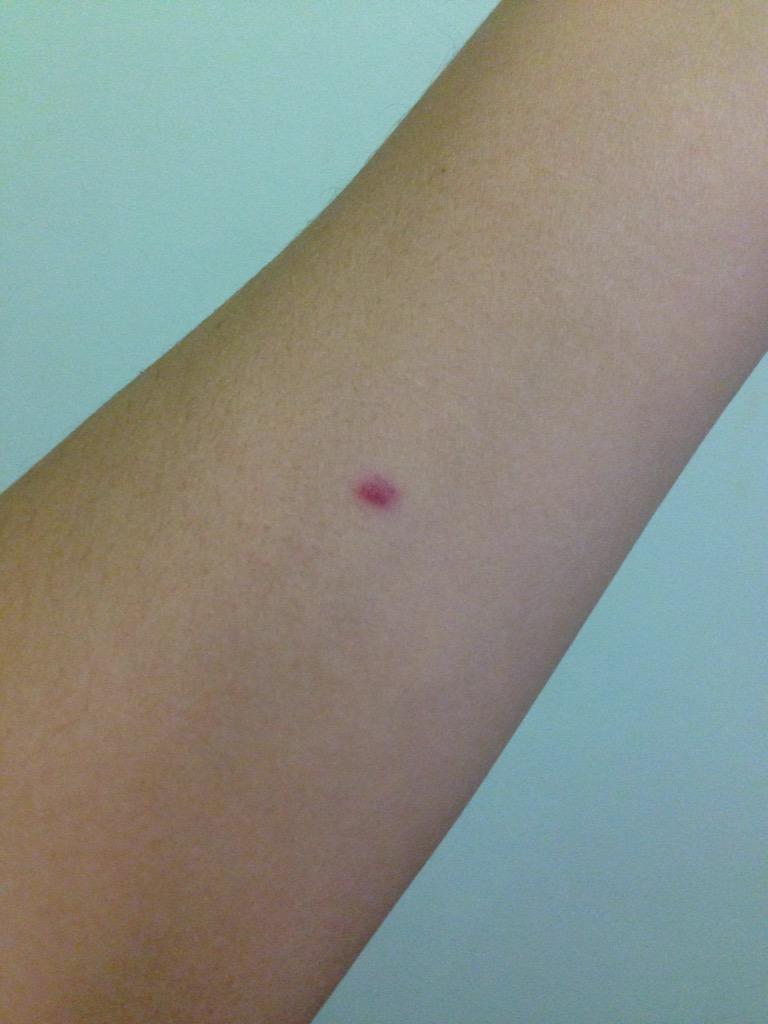 Tes ini sangat disarankan bagi Anda yang kerap melakukan kontak langsung dengan penderita tuberkulosis.
Tes ini sangat disarankan bagi Anda yang kerap melakukan kontak langsung dengan penderita tuberkulosis.
Penyakit tuberkulosis (TB) merupakan penyakit paru yang disablebabkan oleh bakteri Mycobacterium tuberculosis yang dapat menular. Penularan penyakit TB dapat terjadi melalui udara, misalnya saat penderita TB batuk kemudian percikan air liurnya yang mengandung bakteri terhirup oleh orang di sekitar.
Prosedur Tes Mantoux
Tes mantoux dilakukan dengan cara menyuntikkan sejumlah zat kecil cairan yang disable dengan PPD tuberculin , pada kulit lengan.Паска пенюнтикан, биасанья акан тербентук бенджолан кесил ди пермукаан кулит.
Dokter akan memberi tanda batas awal di sekeliling benjolan tersebut menggunakan spidol agar dapat diketahui apabila nanti terdapat perubahan ukuran benjolan. 48-72 jam setelah tes Mantoux dilakukan, dokter akan memeriksa kembali benjolan yang terbentuk untuk melihat adanya perubahan.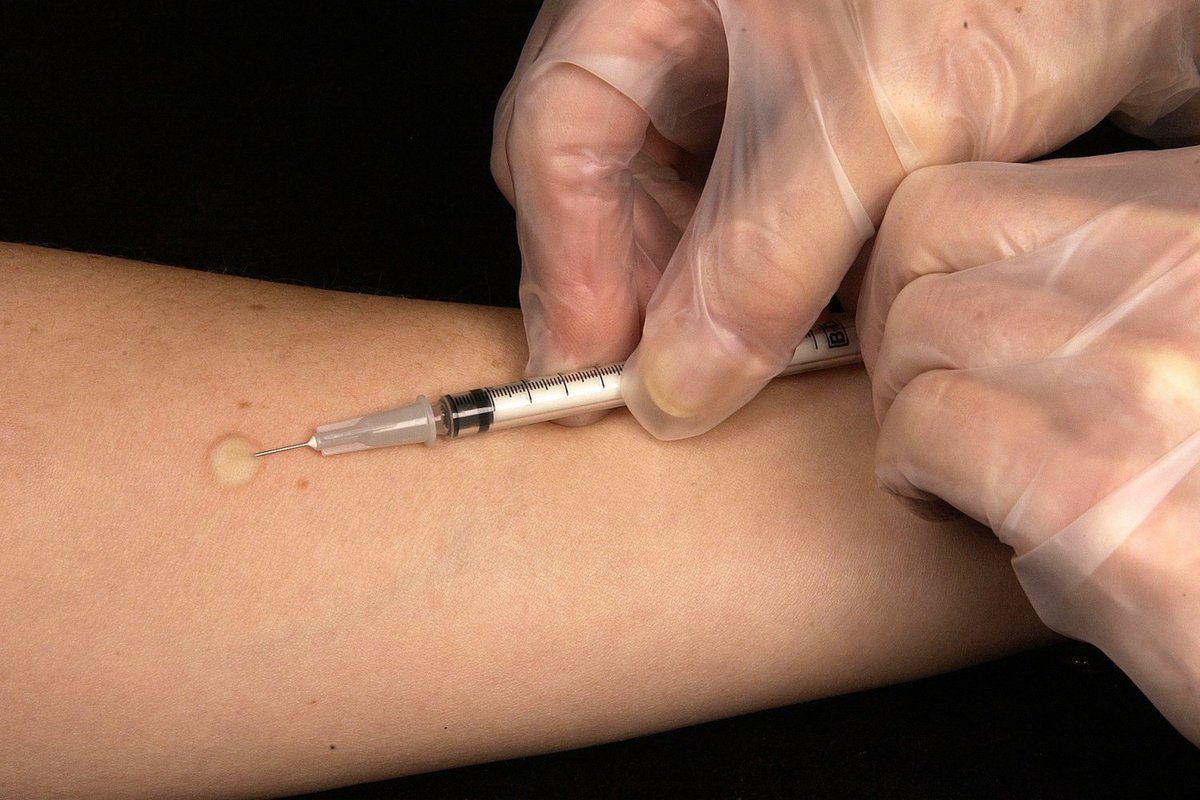
Jika tidak muncul pembesaran pada benjolan, dapat disimpulkan bahwa hasil tes Mantoux negatif atau pasien tidak terpapar kuman TB.Сементара, пада хасил тес янь менунджуккан пенамбахан укуран бенджолан, биасанья себаньяк 5-9 мм дан терлихат аданья пераданган, ини берарти тес манту дикатакан позитиф, якни пасиен седанг атау судах пернах терпапар куман туберкулез. Hasil tes ini memerlukan pemeriksaan lebih lanjut Untuk memastikan apakah terdapatfeksi TB.
Hal yang Dapat Memengaruhi Hasil Tes Mantoux
Meski dapat menjadi acuan untuk mengetahui ada atau tidaknya kuman TB dalam tubuh, hasil tes Mantoux bisa saja keliru pada beberapa kondisi tertentu.Hal ini dikenal dengan hasil tes negatif palsu atau positif palsu.
Пада хасил тес негатиф палсу, тес Манту акан менунджуккан хасил негатиф, падахал себенарня пасиен теринфекси куман туберкулез. Кекелируан Акан Хасил Тес Ини Биса Дебебабкан олех Беберапа Хал, сеперти:
- Ketidakmampuan tubuh untuk bereaksi terhadap uji kulit karena daa tahan tubuh yang lemah.

- Инфекси ТБ бару терджади, якни антара 8-10 булан
- Инфекси куман ТБ терджади суда лама (бертахун-тахун)
- Baru melakukan vaksin янь mengandung вирус hidup, seperti vaksi campak atau cacar.
- Menderita penyakit yang DISBABKAN OLEH вирус, seperti campak atau cacar air.
- Menderita penyakit Yang Menurunkan Daya Tahan Tubuh, seperti kanker atau AIDS.
- Teknik penyuntikan yang salah
- Salah mengartikan reaksi yang muncul
Sementara itu, pada hasil tes positif palsu, tes Mantoux akan menunjukkan hasil yang positif, padahal pasien sesungguhnya tidak terpapar kuman TB. Кекелируан хасил тес ини биса дисебабкан беберапа хал, сеперти:
- Terindentifikasi adanya bakteri M ycobacterium , tapi bukan jenis tuberculosis
- Baru melakukan imunisasi BCG
- Teknik penyuntikan yang salah
- Penggunaan botol antigen yang salah
- Salah mengartikan reaksi yang muncul
Мески Тес Манту Биса Менджади Толак Укур Аданья Куман ТБ Далам Тубух, Керап Кали тердапат Кекелируан Пада Хаси Тес Ини. Мака дари иту Untuk Hasil ян лебих акурат, доктер биасанья акан мерекомендасикан пемериксаан ланджутан, сеперти фото Rontgen дада дан пемериксаан дахак, гуна мемастикан ада атау тидакня инфекси ТБ далам тубух.
Мака дари иту Untuk Hasil ян лебих акурат, доктер биасанья акан мерекомендасикан пемериксаан ланджутан, сеперти фото Rontgen дада дан пемериксаан дахак, гуна мемастикан ада атау тидакня инфекси ТБ далам тубух.
Prueba del Mantoux para la tuberculosis -canalSALUD
⌚ 5 Min de lectura | Para saber si una persona se ha contagiado de la tuberculosis pero la enfermedad se encuentra latente, es decir, no existen síntomas, se realiza una lo que se llama prueba del Mantoux o bien de la tuberculina.
¿En qué consiste la prueba del Matoux?
La prueba del Mantoux состоит из срединного интродермического соединения и минимальной жидкости (0,1 мл), содержащего очищенное производное от бациллы туберкулеза. Al introducir el líquido se производит una elevación de la piel, un habón, de menos de un centímetro de diámetro. Es importante que la persona no se rasque, se frote ni manage esta zona , ni tampoco conviene cubrirlo.
Al cabo de 48 o 72 horas lo que se hace es medir el diámetro de la zona de piel infantada en el punto de la inyección .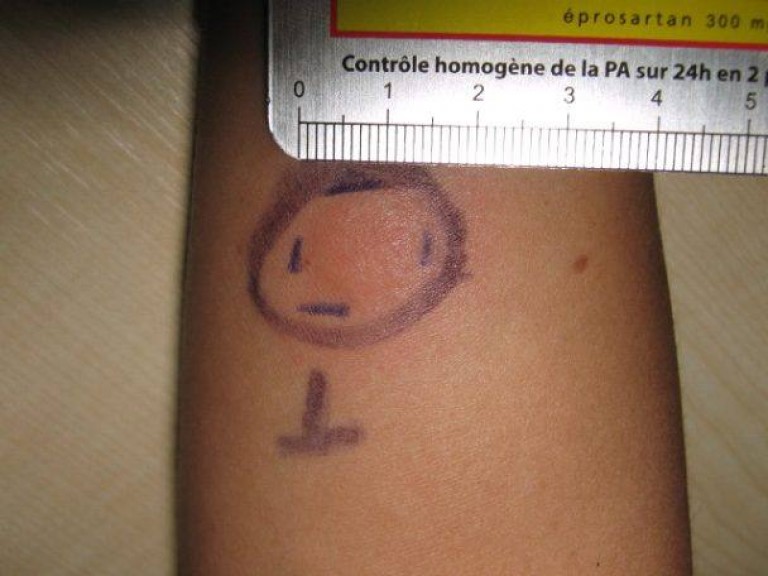 Solamente se debe medir el diámetro de la zona Indurada, no la rojez (eritema) que se Produce alrededor de la misma. En función de los milímetros de dicha Indración, что рассматривает que la prueba es positiva o negativa. El punto de corte для рассмотрения la prueba del Mantoux positiva o negativa varára en función de la situación de cada paciente. Así pues, una lectura de 5 mm de diámetro o más será positiva en:
Solamente se debe medir el diámetro de la zona Indurada, no la rojez (eritema) que se Produce alrededor de la misma. En función de los milímetros de dicha Indración, что рассматривает que la prueba es positiva o negativa. El punto de corte для рассмотрения la prueba del Mantoux positiva o negativa varára en función de la situación de cada paciente. Así pues, una lectura de 5 mm de diámetro o más será positiva en:
- Pacientes con VIH
- Personas en contacto cercano con pacientes con tuberculosis activa
- Personas con imágenes radiológicas de tuberculosis antigua
- Personas con factores de riesgo Diferentes del VIH
- Antecedentes de consumo de drogas o consumo activo de drogas por vena
- Personas que vivan en резидентские, больничные, децентрализованные desintoxicación
- Personal sanitario
- Menores de 5 años
- положительный ответ означает прошлый контакт с инфекцией, и теперь она присутствует в организме,
- отрицательный ответ предполагает, что организм никогда не контактировал с туберкулезной палочкой.
- инфекция в месте инъекции с последующими осложнениями, так как в воде могут содержаться различные инфекционные возбудители;
- Непредсказуемая реакция на пробу Манту — гиперергический результат, гиперемия, отек.
- Nessun indurimento: test negativo;
- Indurimento con diametro inferiore ai 2 мм: отрицательный результат теста;
- Indurimento con diametro fra fra 2 e 4 мм: test dubbio;
- Indurimento con diametro di 5 mm или superiore: test positivo.
- Il paziente ha contratto l’infezione, ma questa è in fase latente e, perciò, non ha scatenato la tubercolosi. В этом казино, это Soliti parlare di tubercolosi latente ed, является предыдущим протоколом profilassi antibiotica .Tale protocollo, generalmente, prevede la somministrazione di farmaci come rifampicina or isoniazide per periodi di 4-7 mesi.
- Пациент вакцинирован против туберкулеза с вакциной BCG (содержит бациллу Кальметта-Герена).
- Il paziente è Entrato in contatto con altri micobatteri non tubercolari .
- Отрицательная реакция. Определяется, когда пломба имеет размер 0-1 мм. Обычно это след от укола.
- Реакция сомнительна при размерах пломбы от 2 до 4 мм, а если вместе, то как покраснение отсутствует.
- Если реакция границы уплотнения выражена положительно, и размеры достигают диаметра 5 мм и более.Размеры вакцины Манту у детей следующие: при слабоположительной реакции — от 5 до 9 мм, среднеинтенсивной — от 10 до 14 мм, выраженной — от 15 до 16 мм.
- При сильной реакции размер пломбы 17 мм.
lectura curada8
Диаметр 10 мм от диаметра сердца ru:
Una lectura de 15 мм диаметром о más será positiva en el resto de personas (que no cumplan ninguno de los criterios anteriores).
Si la Indración que se mide es menor a estos diámetros para estos grupos de personas se considerará negativa en las personas menores de 65 años. En aquellas personas mayores de 65 nos convndría Repetir la prueba a los 7-10 día s de la primera, ya que la capidad de respuesta a la tuberculina disminuye con el paso de los anños. Si el resultado vuelve a ser negativo entonces se podrá afirmar que no hay influencción.
Algunas personas pueden estar vacunadas contra la tuberculosis mediante una vacuna que se llama BCG (bacilo de Calmette-Guérin), hecho que puede alterar los resultados de la prueba del Mantoux si la vacunación seo halizado en el elizado. En pacientes vacunados se Thinkrar que es negativa si la Indración mide menos de 15 мм , исключая 5 мм или более 10 мм или 10 мм en los mismos casos expuestos anteriormente para estos diámetros respectivamente.
Igualmente, si se realiza una prueba de la tuberculina que resulta negativa y al cabo de dos años se repite y se observa un aumento del diámetro de la indración de 10 мм или más conpecto a la primera prueba, se posraritá siempre. Es lo que se denomina convertión tuberculínica e impla que se ha adquirido la infcción recientemente.
Es lo que se denomina convertión tuberculínica e impla que se ha adquirido la infcción recientemente.
¿Qué pasa si el resultado el positivo?
Se deberán realizar pruebas para descartar que haya una influencción activa desconocida, mediante radiografías de tórax y cultivos de esputo. En caso de haber enfermedad activa se deberá realizar un tratamiento con varios antibióticos durante un tiempo longado.
Si, por el contrario, no hay influencción activa, se deberá realizar profilaxis con un antibiótico, isoniazida, durante 6 meses siempre que existan los factores de riesgo mencionados anteriormente (portadores caso eláen es es) de 12 meses-, convivencia con personas con tuberculosis activa, личная санитария и т. д.) La isoniazida puede tener efectos secundarios como erupciones cutáneas, molestias gastrointestinales или afectación hepática, por lo que es muy importante no tomarcohol durante el tratamiento con el antibiótico.
Tener una prueba del Mantoux positiva no impla que se pueda contagiar necesariamente a otras personas, a menos que se haya objetivado que se padece influencción activa. La gran mayoría de personas con un Mantoux positivo no tienen Capacidad de contagiar a otros .
Incluso tras un tratamiento correctiveo tras tener una prueba de la tuberculina positiva existe una posibilidad mínima de desarrolla una tuberculosis activa , dado que existen bacilos de la tuberculosis que hazónologia de la tuberculosis que hazónrosis dearrolol. Es удобенте hacer un reposo relativo, no agotarse sobremanera y mantener hábitos de vida saludables (alimentación, horas de sueño, actividad física moderada) durante el tratamiento con isoniazida.
Когда можно стирать после манту в год. Если намочить Манту, повлияет ли это на результат?
февраль
2016
Можно ли намочить мантию? Для начала разберемся, что такое Манту.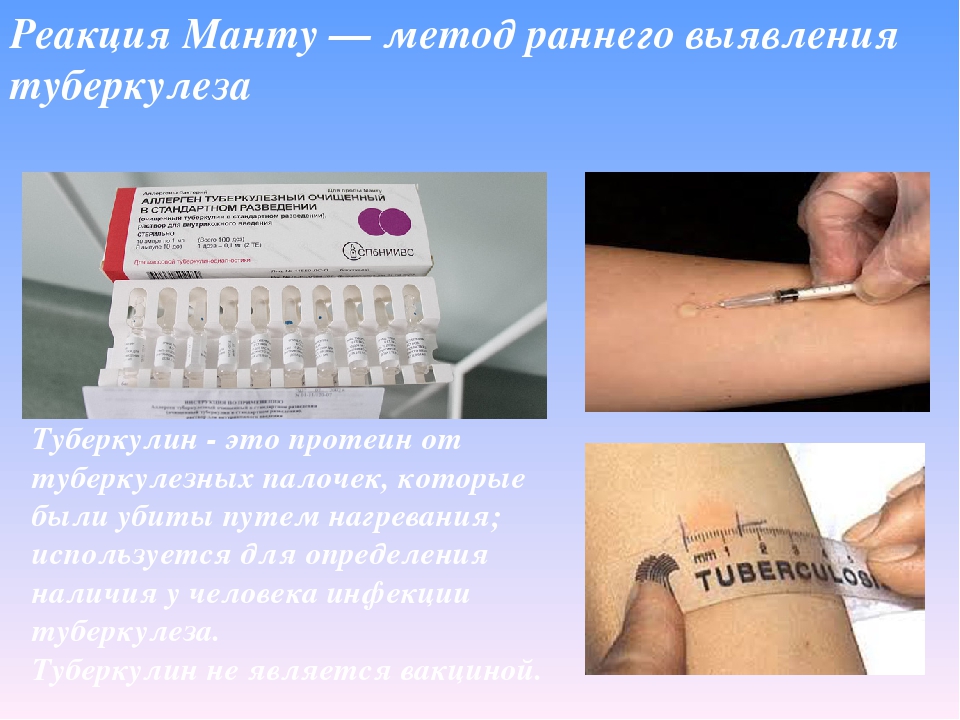
Это кожный тест. Это тест на туберкулез, то есть тест, а не вакцина. Невозможно сделать прививку от туберкулеза и тем более заразиться туберкулезом через пробу Манту. Известно, что туберкулез — это палочка, то есть бактерия в форме палочки.А вот фрагменты этих палочек и используются для тестирования. Организм реагирует на такую мертвую палочку, как на настоящий живой туберкулез, и именно по этой реакции можно судить о наличии в организме возбудителей туберкулеза. Это лекарство, называемое мертвыми туберкулиновыми стержнями, было впервые использовано для теста на туберкулез в начале 20 века. Только тогда тест сделали по-другому — кожу мазали раствором туберкулина, а потом специальной дрелью поцарапали. То есть проба была поверхностной — туберкулин попал в поцарапанную кожу.Смачивать такой образец 24 часа, чтобы не вымыть туберкулин, было действительно невозможно. Если он мылся, результат был неточным. Этот тест называется тестом Пирке, и он использовался до начала 70-х годов 20 века. То есть твои мамы и папа, и бабушка с дедушкой просто поймали ее. Отсюда он пошел, и его нельзя намочить. Однако к 80-м годам, с массовым появлением доступных шприцев, образец Пирке был заменен образцом того же Манту. Манту уже не «кожа», а подкожная проба, и проводится она иначе.Раствор туберкулина вводится под кожу. То есть лекарство туда загоняется под давлением. Вода в ванне, реке или море не попадает под кожу; под кожу вообще воду можно загнать только шприцем. Так что вода не влияет на пробу Манту. Однако по старой моде и старой памяти продолжают советовать не мочить Манту в течение трех дней, поэтому мы извиваемся в ванной, пытаясь умыться одной рукой, пока вторая торчит из ванны и все еще закрыта. фильм.Опять же, это связано с прохладными условиями жизни советских и российских детей. Дело в том, что эти тесты проводятся массово, обычно в школьный сезон зимой, когда высок риск простудиться, особенно если на пару уйти в холодную квартиру. Поэтому не стоит мыться, пока идет проба Манту — это скорее предупреждение, ведь результат пробы в больном организме тоже непонятен.
То есть твои мамы и папа, и бабушка с дедушкой просто поймали ее. Отсюда он пошел, и его нельзя намочить. Однако к 80-м годам, с массовым появлением доступных шприцев, образец Пирке был заменен образцом того же Манту. Манту уже не «кожа», а подкожная проба, и проводится она иначе.Раствор туберкулина вводится под кожу. То есть лекарство туда загоняется под давлением. Вода в ванне, реке или море не попадает под кожу; под кожу вообще воду можно загнать только шприцем. Так что вода не влияет на пробу Манту. Однако по старой моде и старой памяти продолжают советовать не мочить Манту в течение трех дней, поэтому мы извиваемся в ванной, пытаясь умыться одной рукой, пока вторая торчит из ванны и все еще закрыта. фильм.Опять же, это связано с прохладными условиями жизни советских и российских детей. Дело в том, что эти тесты проводятся массово, обычно в школьный сезон зимой, когда высок риск простудиться, особенно если на пару уйти в холодную квартиру. Поэтому не стоит мыться, пока идет проба Манту — это скорее предупреждение, ведь результат пробы в больном организме тоже непонятен. Но сейчас вроде все живут в отапливаемых домах, так что Манту можно мочить. Но только полив! Нежелательно тереть мочалкой и царапать, потому что теоретически это может повлиять на результат.И какой собственно должен быть результат? В месте укола Манту кожа краснеет и появляется пуговица. Через 3 дня пуговица обычно спадает, и врач оценивает диаметр оставшегося покраснения. Проба считается Отрицательной: после инъекции покраснение и уплотнение не возникает вовсе или реакция не превышает 1 мм. Это означает, что бактерии туберкулеза никогда не попадают в организм. Реакция также может быть отрицательной при заражении туберкулезом у людей с сильно ослабленной иммунной системой (например, у пациентов с ВИЧ-инфекцией) или если инфекция произошла в течение последних 10 недель.Под вопросом: уплотнение не превышает 4 мм или возникает только покраснение. Положительный: есть пломба размером 5-16 мм. Эта реакция свидетельствует о наличии у человека иммунитета против туберкулеза. Изменяя эту реакцию на несколько лет, врач оценивает, был ли человек инфицирован туберкулезом.
Но сейчас вроде все живут в отапливаемых домах, так что Манту можно мочить. Но только полив! Нежелательно тереть мочалкой и царапать, потому что теоретически это может повлиять на результат.И какой собственно должен быть результат? В месте укола Манту кожа краснеет и появляется пуговица. Через 3 дня пуговица обычно спадает, и врач оценивает диаметр оставшегося покраснения. Проба считается Отрицательной: после инъекции покраснение и уплотнение не возникает вовсе или реакция не превышает 1 мм. Это означает, что бактерии туберкулеза никогда не попадают в организм. Реакция также может быть отрицательной при заражении туберкулезом у людей с сильно ослабленной иммунной системой (например, у пациентов с ВИЧ-инфекцией) или если инфекция произошла в течение последних 10 недель.Под вопросом: уплотнение не превышает 4 мм или возникает только покраснение. Положительный: есть пломба размером 5-16 мм. Эта реакция свидетельствует о наличии у человека иммунитета против туберкулеза. Изменяя эту реакцию на несколько лет, врач оценивает, был ли человек инфицирован туберкулезом.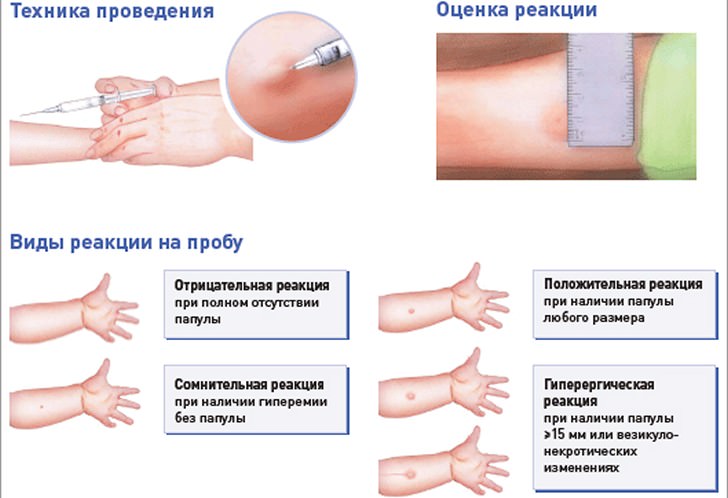 Если реакция у детей превышает 17 мм (у взрослых 21 мм) или в месте укола появляются пустулы и язвочки, реакция называется гиперергической. Это свидетельствует об очевидном попадании в организм большого количества бактерий и заражении туберкулезом.У здорового человека реакция может быть гиперергической, если он недавно перенес инфекционное заболевание или склонен к аллергическим реакциям. К тому же колокол — большая разница — предыдущий тест был 5 мм, а этот уже 10. Возможно был контакт с больным туберкулезом. Как раз для этого — прикидки — и нужно регулярно делать пробу Манту. Детям, вакцинированным против туберкулеза — БЦЖ после рождения — делают пробу Манту один раз в год, а тем, кто не был вакцинирован — 2 раза в год.Все с отрицательным результатом, в 7 лет отправлены на вакцину re-bCG — Но это вакцина против туберкулеза, а не тест. Это не пожизненно, поэтому периодически необходимо делать повторную вакцинацию. Те, у кого положительный, говорят больше 15 мм, т.е. высока вероятность заражения, состоят на учете в туберкулезном диспансере, где ребенка распаривают с регулярными рентгенами легких, что не особо полезно для подрастающего организм.
Если реакция у детей превышает 17 мм (у взрослых 21 мм) или в месте укола появляются пустулы и язвочки, реакция называется гиперергической. Это свидетельствует об очевидном попадании в организм большого количества бактерий и заражении туберкулезом.У здорового человека реакция может быть гиперергической, если он недавно перенес инфекционное заболевание или склонен к аллергическим реакциям. К тому же колокол — большая разница — предыдущий тест был 5 мм, а этот уже 10. Возможно был контакт с больным туберкулезом. Как раз для этого — прикидки — и нужно регулярно делать пробу Манту. Детям, вакцинированным против туберкулеза — БЦЖ после рождения — делают пробу Манту один раз в год, а тем, кто не был вакцинирован — 2 раза в год.Все с отрицательным результатом, в 7 лет отправлены на вакцину re-bCG — Но это вакцина против туберкулеза, а не тест. Это не пожизненно, поэтому периодически необходимо делать повторную вакцинацию. Те, у кого положительный, говорят больше 15 мм, т.е. высока вероятность заражения, состоят на учете в туберкулезном диспансере, где ребенка распаривают с регулярными рентгенами легких, что не особо полезно для подрастающего организм.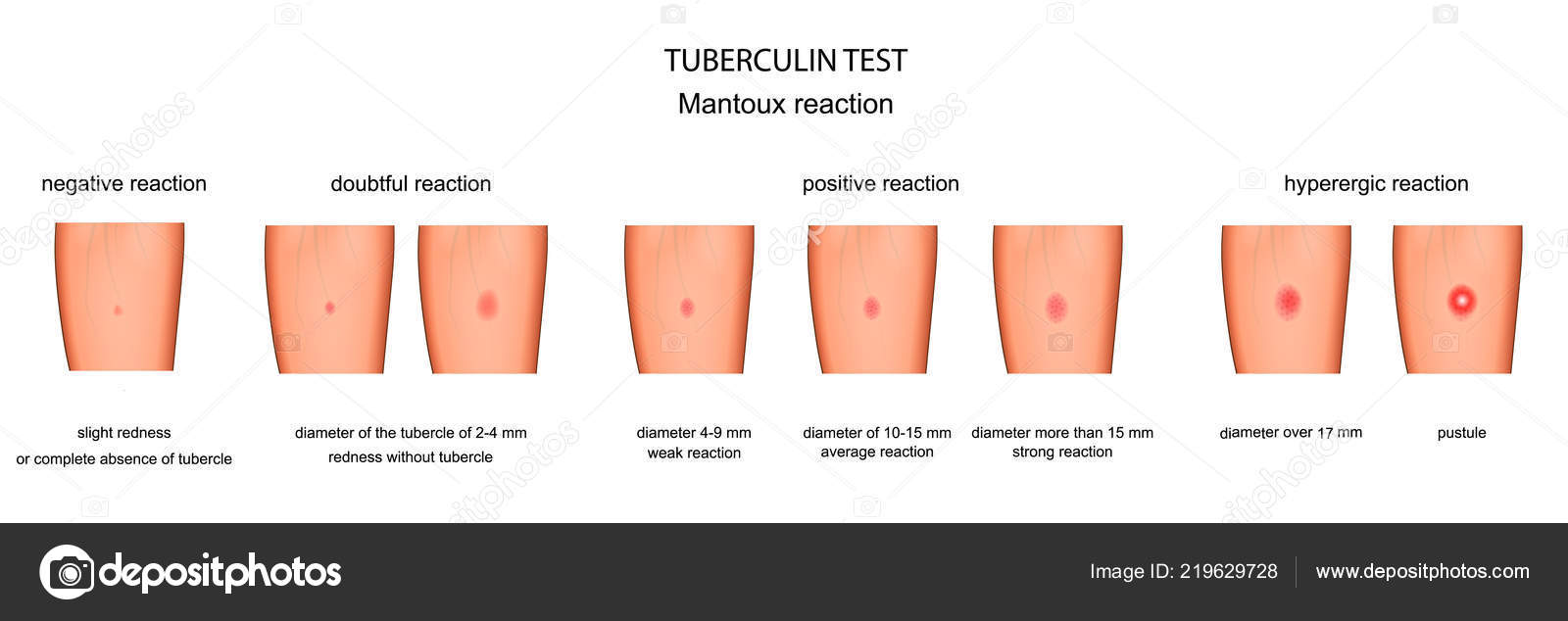 Однако если возбудитель действительно есть, то активная реакция на манты означает, что несмотря на отсутствие симптомов и других внешних проявлений, организм уже начал перестраиваться для борьбы с болезнью.Выявленный на ранних стадиях туберкулез можно лечить, что и делают физиотерапевты в противотуберкулезных диспансерах. Это особенно забавно, когда Манту дает ложный результат — то есть туберкулеза действительно нет, организм просто так отреагировал, скажем, потому что деды дрались, после чего провели время в сталинских лагерях, где заболели туберкулезом. Особенно быстро туберкулез развивается на фоне неправильного питания в тесных помещениях, то есть в тюрьмах и в зоне. А чтобы этого не произошло, а тест был максимально точным и не ложноположительным, место укола лучше не тереть, не царапать, не тереть полотенцем.Потому что это смазывает результаты. Почему этот не самый точный тест продолжают делать? Ну во-первых, точность Манту все равно достаточно высока, сам препарат дешевый, процедура простая — поэтому это позволяет проверять большое количество людей оптом.
Однако если возбудитель действительно есть, то активная реакция на манты означает, что несмотря на отсутствие симптомов и других внешних проявлений, организм уже начал перестраиваться для борьбы с болезнью.Выявленный на ранних стадиях туберкулез можно лечить, что и делают физиотерапевты в противотуберкулезных диспансерах. Это особенно забавно, когда Манту дает ложный результат — то есть туберкулеза действительно нет, организм просто так отреагировал, скажем, потому что деды дрались, после чего провели время в сталинских лагерях, где заболели туберкулезом. Особенно быстро туберкулез развивается на фоне неправильного питания в тесных помещениях, то есть в тюрьмах и в зоне. А чтобы этого не произошло, а тест был максимально точным и не ложноположительным, место укола лучше не тереть, не царапать, не тереть полотенцем.Потому что это смазывает результаты. Почему этот не самый точный тест продолжают делать? Ну во-первых, точность Манту все равно достаточно высока, сам препарат дешевый, процедура простая — поэтому это позволяет проверять большое количество людей оптом. Заболеваемость туберкулезом растет из-за массового освобождения осужденных на свободу — а в современных переполненных тюрьмах туберкулез распространяется молниеносно, как и наплыв мигрантов из Азии, где во времена Совки никто не вакцинировался, а теперь они избили их всех.Если вдруг тест дал положительный результат, проводится еще и тест Диаскинтест — отличие от Манту в том, что он не реагирует на вакцину bCG. Это специфический тест, который выявляет только микобактерии ТБ, то есть это дополнение к тесту Манту, а не его замена. Кроме того, существует метод ПЦР для диагностики слюны. Но это уже относительно дорогая процедура, требующая лабораторных условий, поэтому вряд ли она получит широкое распространение в обозримом будущем, в отличие от пробы Манту, для которой требуется шприц и линейка.
Заболеваемость туберкулезом растет из-за массового освобождения осужденных на свободу — а в современных переполненных тюрьмах туберкулез распространяется молниеносно, как и наплыв мигрантов из Азии, где во времена Совки никто не вакцинировался, а теперь они избили их всех.Если вдруг тест дал положительный результат, проводится еще и тест Диаскинтест — отличие от Манту в том, что он не реагирует на вакцину bCG. Это специфический тест, который выявляет только микобактерии ТБ, то есть это дополнение к тесту Манту, а не его замена. Кроме того, существует метод ПЦР для диагностики слюны. Но это уже относительно дорогая процедура, требующая лабораторных условий, поэтому вряд ли она получит широкое распространение в обозримом будущем, в отличие от пробы Манту, для которой требуется шприц и линейка.
Почти гамлетовский вопрос: «Что такое Манту и можно ли его намочить?» — хотя бы раз в жизни задает себе любой родитель.
Сразу отвечаем — Манту мочить можно! Постирать детей — необходимо , потому что грязный ребенок не наша с вами цель.
Так что это — проба Манту ?
Проба Манту — это внутрикожная проба на аллерген. То есть между слоями кожи вводится препарат — туберкулин. Кожа, как вы ее понимаете, представляет собой довольно плотную структуру, и любой медицинский работник, выполняющий внутрикожные инъекции, подтвердит вам, что ввести что-либо внутрикожно можно только при значительных физических усилиях.
Туберкулин
— это «фрагменты» микробактерий — палочки, вызывающие туберкулез. Там ничего живого нет, от этого тоже не заболеть. Однако нельзя забывать, что это аллерген, провоцирующий аллергию.
Зачем же тогда каждый год (а детям, не вакцинированным БЦЖ — вакциной против туберкулеза — два раза в год) делать пробу Манту? Затем, чтобы узнать, контактировал ли ребенок с больным туберкулезом или нет, и если да, примите все меры, чтобы ребенок не заболел.Также проба Манту проводится с целью отбора детей в возрасте 7 лет для повторной вакцинации БЦЖ (это можно делать только тем, у кого проба Манту отрицательная). Ну а в детских туберкулезных больницах для диагностики болезни используют тест.
Ну а в детских туберкулезных больницах для диагностики болезни используют тест.
Почему Манту можно намочить и даже мыть с мылом, хотя даже некоторые авторы нормативных документов думают иначе? Потому что тест, как мы уже сказали, внутрикожный. А чтобы вода попала внутрь кожи, где делается тест и возникла аллергическая реакция, колоть ее необходимо шприцем под давлением.И никто в здравом уме не делает этого со своими детьми.
Можно возразить, что почти все педиатры и медсестры говорят, что нельзя мочить Манту, лишив ребенка водных процедур на три дня. Все очень просто: примерно до конца шестидесятых — начала семидесятых (когда большинство современных педиатров и медсестер ходили в детский сад или даже не родились) вместо пробы Манту (внутрикожной) использовалась кожная проба Пирке. Кое-где это еще делают в противотуберкулезных диспансерах — когда ребенку на ручку капают раствор туберкулина и на нем делают зазубрины (царапины).Именно этот тест категорически нельзя мочить, особенно в первые 24 часа до начала реакции — иначе аллерген вымывается из царапин и результат может быть совершенно непредсказуемым. Медицинская мысль — вещь довольно консервативная: сложно отказаться от стереотипа, который установился более пяти десятилетий.
Медицинская мысль — вещь довольно консервативная: сложно отказаться от стереотипа, который установился более пяти десятилетий.
Даже авторы инструкции к современному синтетическому аллергену Диаскинтест, который свободен от неспецифических реакций и используется для точной диагностики истинного туберкулеза, почему-то написали в инструкции к препарату, что тест нельзя мочить .На самом деле — по технологии она такая же, как проба Манту, внутрикожная, и в этом запрете нет смысла.
Примерно по тем же причинам появилось правило «нельзя купать ребенка после прививки»: конечно, купать ребенка в неудобной квартире зимой вообще сложно, легко можно простудиться. Но если вы живете в обычной отапливаемой квартире — то в этом запрете нет смысла.
«Итак, мы сделали этого Манту и отвезли нас в амбулаторию.«Да, иногда это необходимо. Главное понять, зачем это делается — тогда слово «погнали» заменяют словом «отправили на экспертизу». Иногда при резком увеличении пробы Манту (более 6 мм в год) переход отрицательной пробы (только след от укола или покраснения) на положительную, а при наличии пузырьков на месте образец, есть обоснованное подозрение на недавнее заражение туберкулезом. А поскольку риск заболевания у ребенка наиболее высок в первые два года после этого события, его можно обследовать и лечить.
А поскольку риск заболевания у ребенка наиболее высок в первые два года после этого события, его можно обследовать и лечить.
Все дополнительные исследования назначает врач-фтизиатр. Иногда бывает для детей, иногда (в маленьких городах) ведет сразу и детей, и взрослых. Но это совсем другая история, о которой мы поговорим в следующей статье.
Я делаю разные прививки каждому ребенку. В первый год жизни вводят больше вакцин, чем в последующие. Также по истечении этого срока ребенок начинает тратить Именно о ней и пойдет речь в этой статье.Вы узнаете, насколько нельзя мочить Манту, и нужен ли вообще такой запрет. Также узнайте, какие мифы связаны с этой реакцией.
Почему нельзя мочить Манту?
Сколько нельзя мочить ребенка Манту и почему? Это вопрос, который многие врачи слышат в своих кабинетах. Это утверждение пришло к нам из древних времен. Затем наносят прямо на поцарапанный участок кожи. При этом врачи категорически запретили контакт с какой-либо жидкостью до проверки реакции. В противном случае результат может быть неверным или ложноотрицательным. Поцарапанная кожа заживала очень долго, а нанесенное вещество можно было просто смыть водой. Поэтому такое воздействие на обработанный участок было категорически запрещено.
В противном случае результат может быть неверным или ложноотрицательным. Поцарапанная кожа заживала очень долго, а нанесенное вещество можно было просто смыть водой. Поэтому такое воздействие на обработанный участок было категорически запрещено.
Вакцина Манту: сколько нельзя мочить?
При проведении туберкулиновой пробы врачи запрещали контакт с любыми жидкостями в обозначенной зоне на срок до трех дней. Многие лаборанты считают, что снять возникшую реакцию можно уже на вторые сутки после нанесения вещества, но принято придерживаться трехдневного перерыва.Чаще всего пробу Манту делают в самом начале. Это позволяет оценить результат по окончании этого периода.
Сколько дней нельзя мочиться Манту: миф и реальность
В настоящее время проба Манту проводится путем подкожного введения препарата. Несмотря на это, у многих врачей есть единственное и неопровержимое мнение, что вакцина не должна подвергаться воздействию какой-либо жидкости. «Сколько нельзя мочить Манту?» — спрашивают неопытные родители.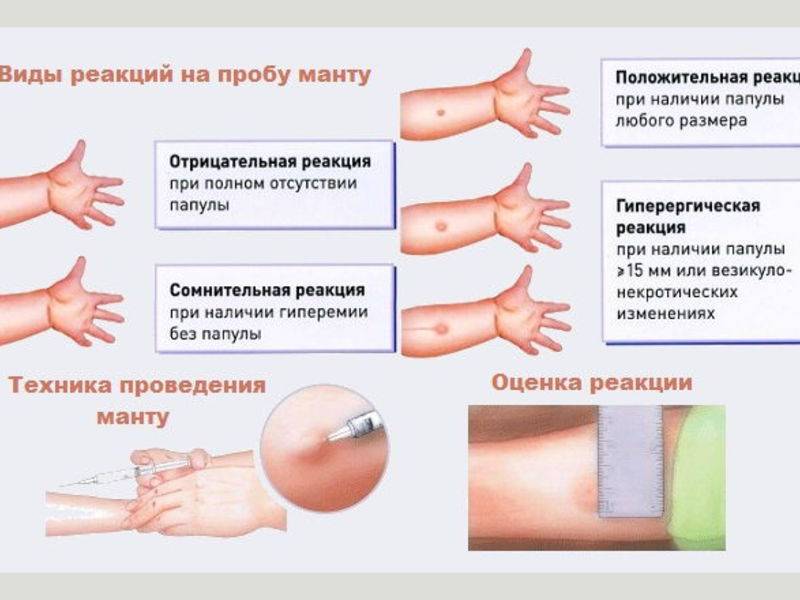 На этот вопрос врачи дают однозначный ответ: «Перед проверкой реакции.«Так ли это на самом деле?»
На этот вопрос врачи дают однозначный ответ: «Перед проверкой реакции.«Так ли это на самом деле?»
На вопрос о том, сколько Манту нельзя смачивать, опытные специалисты не могут дать содержательного ответа. Это происходит только потому, что на вакцину можно наносить жидкость. В связи с тем, что в наше время туберкулиновая проба вводится непосредственно под кожу, вода не может попасть на нее и нарушить реакцию. При этом сколько нельзя мочить Манту?
Врачи говорят, что сразу после введения пробы идти специально не стоит и опустите руку под воду.Капля жидкости может попасть через длительный прокол и повлиять на реакцию образца. Но стоит отметить, что уже через час лунка забивается свернувшейся кровью и не дает проникнуть внутрь различным жидкостям. Доказано, что такой процесс происходит гораздо раньше. Однако врачи перестраховываются и просят родителей следить за тем, чтобы их ребенок не намочил вакцину в течение следующего часа.
Дополнительная информация
Помимо воды, на реакцию могут влиять многие факторы. Итак, место введения пробы Манту нельзя чесать, тереть, а тем более прокалывать. В противном случае реакция может быть ложноположительной. В этом случае врачи назначают соответствующее лечение, которое не принесет никакой пользы здоровому организму. Также перед манту стоит учесть сроки вакцинации. На реакцию может повлиять предыдущая вакцинация. Особенно, если использовались живые бактерии и микроорганизмы.
Итак, место введения пробы Манту нельзя чесать, тереть, а тем более прокалывать. В противном случае реакция может быть ложноположительной. В этом случае врачи назначают соответствующее лечение, которое не принесет никакой пользы здоровому организму. Также перед манту стоит учесть сроки вакцинации. На реакцию может повлиять предыдущая вакцинация. Особенно, если использовались живые бактерии и микроорганизмы.
Резюме и заключение
Теперь вы хорошо знаете, сколько нельзя мочить Манту ребенку или подростку.При проведении теста стоит поговорить со своим педиатром и узнать все подробности этого теста. Опытный специалист подскажет точное время, в которое нельзя воздействовать на место укола различными жидкостями. Также необходимо помнить, что когда врач разрешает намочить пробу Манту, это не значит, что нужно принимать горячую ванну или посещать баню. Откажитесь в ближайшие дни от подобных процедур. Отдавайте предпочтение легкой душе. Только в этом случае реакция будет максимально точной и надежной.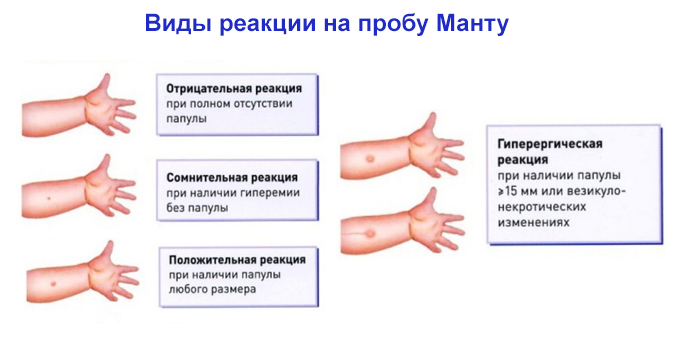
Сделайте все прививки вовремя. Проба Манту проводится ежегодно примерно в одно и то же время. Реакция снимается через три дня после приема препарата.
Главный вопрос, который возникает после формулировки Манту — «Можно ли намочить Манту», но на самом деле это не главное! В этой статье мы разберем основные вопросы, связанные с производством Манту!
Туберкулиновая диагностика или проба Манту обычно проводится детям раз в год для выявления реакции на туберкулин — экстракт из нейтрализованных микобактерий.
Специальным шприцем внутрикожно вводят 0,1 мл раствора во внутреннюю поверхность предплечья. Это введение, называемое пробой Манту, вызывает местную аллергическую реакцию, свидетельствующую о наличии или отсутствии инфекции в организме ребенка.
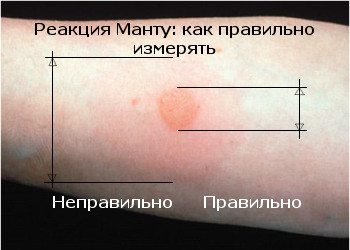
Поверка проводится путем измерения диаметра папулы («пуговицы»), образовавшейся в месте инъекции: 0–1 мм — отрицательный результат, 2–4 мм — сомнительный, 5 мм и более — положительный. Не бойтесь покраснения на месте сдачи пробы — это нормальная реакция у ребенка, вакцинированного БЦЖ.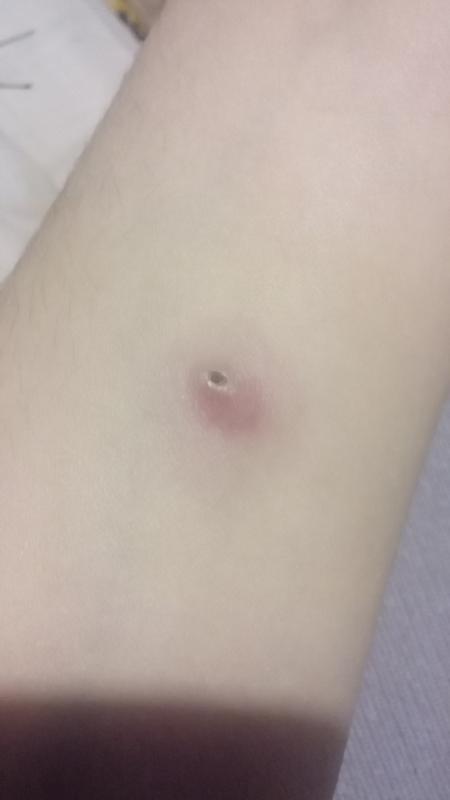 Гораздо тревожнее отсутствие какой-либо реакции: это будет свидетельством того, что вакцинация была проведена неправильно в то время, и что иммунитет от туберкулеза не сформировался, и что возможно заражение туберкулезом, и тогда обеспечено пожизненное лечение туберкулеза. Но не будем вас пугать!
Гораздо тревожнее отсутствие какой-либо реакции: это будет свидетельством того, что вакцинация была проведена неправильно в то время, и что иммунитет от туберкулеза не сформировался, и что возможно заражение туберкулезом, и тогда обеспечено пожизненное лечение туберкулеза. Но не будем вас пугать!
Существует несколько правил проведения туберкулиновой диагностики: анализы проводят строго до профилактических прививок или не ранее, чем через месяц после них. Целесообразнее проводить тест в одно и то же время года (желательно осенью) поочередно в разные руки (в нечетные годы — слева, в четные — справа).
Но особенно строгие рекомендации выдаются родителям после завершения теста: детям не следует давать яйца, рыбу, шоколад, цитрусовые и бананы в течение трех дней до проверки реакции, а место укола не следует чесать, тереть, приклеивать скотчем, обработали дезинфицирующим раствором, перевязали. Особенно много вопросов вызывает требование не мочить Манту, что практически невозможно осуществить с беспокойным арахисом.
В целом, «запрет на купание» восходит к первой половине двадцатого века, когда туберкулез был обнаружен с помощью кожного аллергического диагностического теста Пирке, влажность которого могла серьезно исказить результат.Принципиальное отличие более современной пробы Манту заключается именно в том, что она вводится в слои кожи, и при правильном проведении процедуры смачивание места укола не влияет на результат. С гораздо большей вероятностью инфекция попадет в рану из-за механических повреждений, например, при расчесывании.
Тем не менее, требование врачей не смачивать образец неспроста: Манту — это идентификация аллергической реакции, которая может быть усилена хлором, гелями и шампунями, содержащимися в водопроводной воде, и инфекцией в открытых водах.По этой же причине кожные и острые инфекционные заболевания, аллергические состояния и карантин в коллективе являются противопоказанием для проведения туберкулиновой диагностики.
Если все же на место укола попала вода, не стоит паниковать: как правило, это не имеет никаких последствий. Но в случае положительного результата все же стоит сообщить врачу о «мокром» факте.
Но в случае положительного результата все же стоит сообщить врачу о «мокром» факте.
С детства знаем правило — ни в коем случае! Но мало кто знает истинные причины этого строгого запрета.Почему специалисты выступают против контакта места вакцинации с водой и что будет, если проба Манту влажная? Об этом мы постараемся выяснить в сегодняшней статье.
Так что же такое вакцина Манту?
Туберкулиновая проба или PDD-проба обычно называется пробой Манту. Его проводят для того, чтобы отследить реакцию организма на подкожное введение туберкулина — препарата, состоящего из продуктов туберкулезной палочки. То есть на это указывает реакция Манту.
Результат выборки оценивается следующим образом:
Таким образом, реакция Манту помогает выявить на начальной стадии зачатки такого серьезного заболевания, как туберкулез. Как правило, проводится ежегодно, это связано с тем, что подверженность туберкулезу достаточно высока, то есть заразиться очень легко, поэтому важно систематически следить за состоянием каждого ребенка.
Как правило, проводится ежегодно, это связано с тем, что подверженность туберкулезу достаточно высока, то есть заразиться очень легко, поэтому важно систематически следить за состоянием каждого ребенка.
Реакция Манту проводится следующим образом: 1 г препарата вводят ребенку подкожно в предплечье с помощью туберкулинового шприца. В результате на месте укола остается папула или «пуговица», которая впоследствии служит индикатором. Через 72 часа диаметр «пуговицы» определяется с помощью линейки и сравнивается со стандартами.
Папула размером 0-1 мм соответствует отрицательному результату, более 5 мм — положительному и гиперемии вокруг места инъекции.Также сомнительный результат, если «пуговица» будет в пределах 2 — 4 мм, но область красноты возле нее будет больше. Это говорит о том, что в организме имеется превышение нормы по количеству микобактерий туберкулеза, или это просто вопрос индивидуальной реакции организма на введенный туберкулин.
Опираться только на пробу Манту невозможно. Если реакция сомнительная или положительная, ребенку необходимо обследование фтизиатром и флюорографическое обследование.
Если реакция сомнительная или положительная, ребенку необходимо обследование фтизиатром и флюорографическое обследование.
А что будет, если намочить пробу Манту?
Просьба врачей воздержаться от контакта пробы Манту с водой не беспочвенна.
Если вода все же попадет на «кнопку», может произойти следующее:
Это может случиться, если «пуговицу» наклеили пластырем перед купанием или натерли с мылом.
Однако всего этого может и не произойти, даже если проба Манту была случайно намочена.Но все же осторожность не помешает, и на три дня лучше воздержаться от водных процедур.
Что делать, если ребенок намочил «пуговицу»?
Во-первых, перестаньте паниковать, дождитесь результата. Вы можете самостоятельно оценить размер папулы — если он больше 5 мм и кожа вокруг покраснела, обязательно сообщите врачу, что вы случайно намочили вакцину, чтобы он не отметил ложноположительный результат у ребенка. медицинская запись. Но чаще всего вода, попавшая на «пуговицу», не влияет на ее результат.
медицинская запись. Но чаще всего вода, попавшая на «пуговицу», не влияет на ее результат.
Внимание!
Использование материалов сайта « www.site » возможно только с письменного разрешения Администрации сайта. В противном случае любая перепечатка материалов сайта (даже со ссылкой на оригинал) является нарушением Федерального закона Российской Федерации «Об авторском праве и смежных правах» и влечет судебное разбирательство в соответствии с Гражданским и Уголовным кодексами Российской Федерации.
Тест Манту
Che cos’è
Испытание Манту — chiamato così in onore del medico che lo ideò — это частный тест, который является эффективным для индивидуального присутствия последней инфекции Mycobacterium tubercolosis (o bacillo di Koch).
Anche noto come intradermoreazione di Mantoux , test сенсибилизированный alla tubercolina или test PPD (Purified Protein Derivative), или тест Манту является одним из основных инструментов, используемых для диагностики туберкулеза.
Dal momento che la tubercolosi è una delle Principali cause di morte in tutto il mondo e visto il недавнее время назад, dei casi di malattia (в частности, causati da ceppi di Mycobacterium tubercolosis resistenti alla maggior disp parte degli antibiotici di antibiotici), poterguard тест в Grado di Individual Prontamente la presenza dell’infezione risulta fondamentale.Обширное предложение, подтвержденное точным тестом Манту, не являющимся индивидом сольного заражения в аттакте, обнаружившем латентное заражение и асинтоматическое. Di contro, questo test possible anche alcuni limiti, poiché vi è la possibleilità di andare incontro ad esiti falsamente positivi o negativi.
Tubercolina
Tubercolina e Tubercolina PPD: un po ‘di chiarezza
Quando si parla di come si esegue il test di Mantoux, si è soliti affermare che questo avviene mediante l’iniezione di tubercolina nell’avambraccio del paziente.
In verità, la tubercolina propriamente detta è un estratto non purificato ottenuto dal bacillo di Koch. Tale estratto è stato impiegato proprio dal medico francese Charles Mantoux per ideare e mettere a punto il suo test per la tubercolosi nel 1907. Tuttavia, causa delle impurità contenute nel suddetto estratto, il test ideato da piéffidne risultich risultati falsi positivi.
Tale estratto è stato impiegato proprio dal medico francese Charles Mantoux per ideare e mettere a punto il suo test per la tubercolosi nel 1907. Tuttavia, causa delle impurità contenute nel suddetto estratto, il test ideato da piéffidne risultich risultati falsi positivi.
Diversi anni dopo (intorno agli anni ’30), la biochimica americana Florence Seibert riuscì индивидуальный и изолирующий протеиновый протеин туберколы, прямой ответственный антигенный продукт, отнесенный к тому, что производный протеинового белка PP (туберкулезный белок).Questa scoperta — in associazione alla metodica ideata da Mantoux — permise di ottenere un test ritenuto molto most affidabile per la diagnosi della tubercolosi.
Ad ogni modo, oggigiorno non è insolito che — per indicare l’estratto Proteico Purificato di Cui Sopra (PPD) — si utilizzi il semplice nome di tubercolina.
Pertanto, attualmente quando si parla di test di Mantoux, ci si riferisce sì al test ideato dal medico francese, ma eseguito con la tubercolina производное протеиновое очищение scoperto negli anni ’30 (chiamato semplicemente «tubercolina»).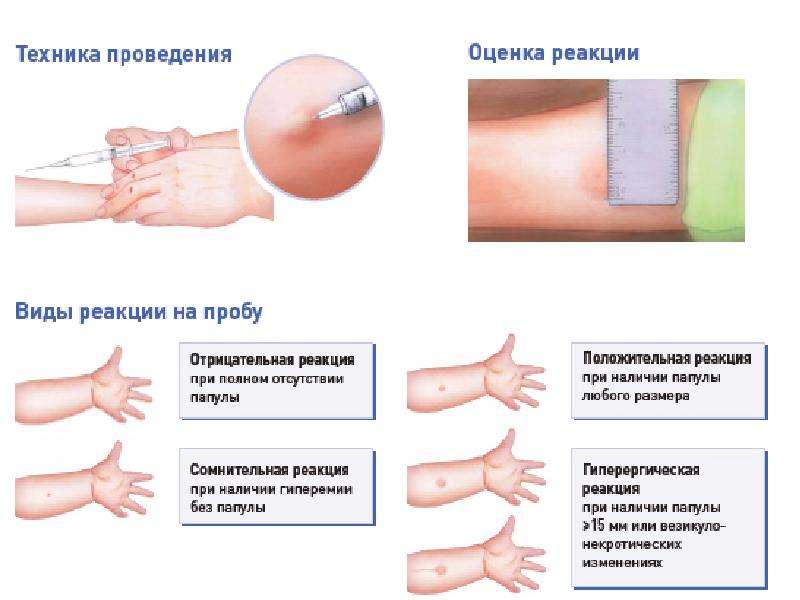
Come si Esegue
Come si Esegue il Test di Mantoux
Испытание Манту si esegue iniettando per via intradermica una Quantità Nota di tubercolina (o tubercolina PPD, che dir si voglia) nell’avambraccio del paziente con sospetta tubercolosi.
Nel dettaglio, si iniettano 5 unità tubercoliniche. Огненный блок соответствует 0,000028 мг производного лиофилизированного протеина в 0,1 мл раствора.
Dopo un periodo di 48-72 ore, il paziente deve sottoporsi a un controllo dell’avambraccio, все точные индивидуальные и определенные действия, связанные с местным заражением туберколиной.
Risultato
Risultato del Test di Mantoux e Interpretazione della Reazione Intradermica
В функции, созданной в результате внутрикожной инъекции туберколы, возможен положительный или отрицательный результат всех инфекций бациллы Коха.
В целом, si assiste alla comparsa di una chiazza di colore rosso che può avere sizesi variabili. Tuttavia, ciò che si deve analysis, non è tanto l’estensione della chiazza rossa, bensi il diametro dell’indurimento dermico, che si manifesta nel site d’inoculazione.
Tuttavia, ciò che si deve analysis, non è tanto l’estensione della chiazza rossa, bensi il diametro dell’indurimento dermico, che si manifesta nel site d’inoculazione.
Difatti, это основа диаметра сказки и возможна оценка при помощи положительного или отрицательного второго критерия:
В случае отрицательного теста, così входит в состав теста dubbio, solitamente, si richiede l’esecuzione di un nuovo test a distanza di un paio di mesi.
In caso di test positivo, invece, si process con l’esecuzione di ulteriori analysis al fine di confermare la real presenza dell’infezione. Ad esempio, si può eseguire una radiografia perterminare la presenza dei granulomi or tubercoli a livello polmonare; oppure, in caso di tosse, si può analizzare l’escreato; o ancora, eseguire una broncoscopia. Ad ogni modo, il medico dovrà eseguire все quelle indagini utili perterminare se il paziente ha effettivamente contratto la tubercolosi.
Ad ogni modo, il medico dovrà eseguire все quelle indagini utili perterminare se il paziente ha effettivamente contratto la tubercolosi.
Difatti, quando si ottiene un risultato positivo, nonigna neededariamente che la patologia sia in atto; così come quando si ottiene un risultato negativo, не имеет значения, что необходимо, che il paziente non ha contratto l’infezione.In questi casi, si parla perciò di falsi positivi e falsi negativi.
Limiti
Limiti e Svantaggi del Test di Mantoux
Приходите с акцентом на то, чтобы пройти тест Манту, который учитывает аффидабильность, не соответствует требованиям и ошибочным результатам, и ложным отрицательным результатам, французским, традиционным и принципиальным образом ограниченным и правомерным критериям скрининга. Ecco perché, prescindere dal risultato ottenuto, это необходимо для того, чтобы ответить на вопросы с новым тестом, чтобы получить скрытые результаты анализа и диагностические тесты.
Фальси-позитив
Un falso positivo означает, что paziente è risultato positivo al test per la tubercolosi, ma in realtà la patologia non è in atto, o non lo è ancora. Отличные результаты теста Манту в различных случаях:
Alla luce di quanto appena detto, in caso di esito positivo al test di Mantoux — al fine di effettuare una corretta diagnosi — наиболее важная ценность для индивидуальной ситуации, в которой находится человек (presenza di eventuali fattori di rischosio sintomi sospetti, ecc. ) e, conguentemente, adottare tutte le precauzioni needsarie.
) e, conguentemente, adottare tutte le precauzioni needsarie.
Falsi negativi
Purtroppo, в тесте Манту, где есть возможность использовать негативные фальсификации. Un classico esempio di falso negativo è quello che si può ottenere quando il test di Mantoux viene effettuato в индивидуальных иммунокомплексах. In queste persone, infatti, il sistemamunitario è notevolmente indebolito e potrebbe non riuscire ad innescare la normale risposta difensiva nei confronti della tubercolina somministrata, dando così origine a un falso negativo.
Испытание Манту, которое может ложиться отрицательно, а не пациенты с недостаточностью питания и не лечить кортикостероиды в терапии с применением кортикостероидов или злоупотребления стероидом.
YAG-лазер в верхних мочевыводящих путях
Манту Гупта, доктор медицины
Доктор Манту Гупта — профессор урологии Медицинской школы Икана на горе Синай, заведующий кафедрой урологии больниц Mount Sinai West и Mount Sinai St. и директор отдела эндоурологии и каменных болезней системы здравоохранения на горе Синай.Доктор Гупта признан мировым лидером в исследовании и лечении мочевыводящих путей, обструкции лоханочно-мочеточникового перехода, обструкции мочевыводящих путей и злокачественных новообразований верхних отделов мочевого тракта, он был пионером многих методов, используемых в настоящее время. Он признан одним из ведущих эндоскопических, чрескожных и малоинвазивных хирургов в мире, выполнив более 10 000 основных эндоурологических процедур. Доктор Гупта уникален тем, что использует заботливый, сострадательный и целостный подход к лечению каменной болезни, используя альтернативные стратегии лечения, питания и профилактики.
и директор отдела эндоурологии и каменных болезней системы здравоохранения на горе Синай.Доктор Гупта признан мировым лидером в исследовании и лечении мочевыводящих путей, обструкции лоханочно-мочеточникового перехода, обструкции мочевыводящих путей и злокачественных новообразований верхних отделов мочевого тракта, он был пионером многих методов, используемых в настоящее время. Он признан одним из ведущих эндоскопических, чрескожных и малоинвазивных хирургов в мире, выполнив более 10 000 основных эндоурологических процедур. Доктор Гупта уникален тем, что использует заботливый, сострадательный и целостный подход к лечению каменной болезни, используя альтернативные стратегии лечения, питания и профилактики.
Келли Хили, доктор медицины
Келли А. Хили, доктор медицины, FACS, доцент кафедры урологии Медицинского центра Колумбийского университета в Нью-Йорке, штат Нью-Йорк. Она специализируется на хирургическом и медицинском лечении нефролитиаза, а также на эндоскопическом лечении опухолей верхних мочевых путей.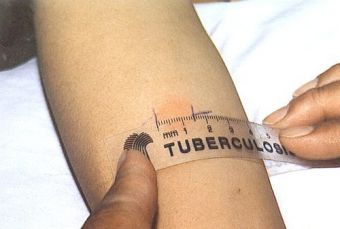 Доктор Хили получила медицинскую степень в Медицинской школе Университета Эмори в Атланте. Она прошла интернатуру по общей хирургии и ординатуру по урологии в Эмори. Она получила стипендию по эндоурологии в Университете Томаса Джефферсона в Филадельфии, а затем работала доцентом.Затем доктор Хили присоединился к преподавательскому составу Колумбийского университета и занимается лечением сложной почечнокаменной болезни в многопрофильном Центре почечнокаменной болезни. Ее исследовательские интересы включают диетологическую и лечебную терапию для профилактики камней в почках, исходы хирургических операций с камнями и уретероскопическое лечение уротелиальной карциномы верхних мочевых путей.
Доктор Хили получила медицинскую степень в Медицинской школе Университета Эмори в Атланте. Она прошла интернатуру по общей хирургии и ординатуру по урологии в Эмори. Она получила стипендию по эндоурологии в Университете Томаса Джефферсона в Филадельфии, а затем работала доцентом.Затем доктор Хили присоединился к преподавательскому составу Колумбийского университета и занимается лечением сложной почечнокаменной болезни в многопрофильном Центре почечнокаменной болезни. Ее исследовательские интересы включают диетологическую и лечебную терапию для профилактики камней в почках, исходы хирургических операций с камнями и уретероскопическое лечение уротелиальной карциномы верхних мочевых путей.
Доктор Джаред Винокер:
Хорошо. Итак, конечно, мы сначала хотим пойти дальше и поблагодарить наших спонсоров в Lumenis за их щедрую поддержку сегодняшней образовательной деятельности.Напоминаем, что этот веб-семинар будет записан, поэтому не стесняйтесь вернуться к этому слайду позже, поскольку он дает обзор сегодняшней программы CME.
Д-р Джаред Винокер:
Конечно, сегодня мы будем обсуждать применение гольмиевого лазера для мягких тканей применительно к верхним мочевыводящим путям. На самом деле к нам присоединилась группа экспертов всего Нью-Йорка. Нашим хирургом будет доктор Манту Гупта. Доктор Манту Гупта, помимо того, что я был одним из моих личных наставников по обучению, является председателем правления Mount Sinai West и Mount Sinai St.Люка и директора программы по лечению камней в почках на горе Синай. Модератором его предварительно записанных лекций является доктор Келли Хили. Доктор Келли Хили — доцент кафедры урологии Колумбийского университета.
Доктор Джаред Винокер:
Прежде чем мы начнем, я был бы признателен за ваше терпение. Мы просто пролистаем пару слайдов по уборке. Прежде всего, напомним, что в это время на следующей неделе к нам присоединятся д-р Траксер и Грассо, которые обсудят использование тулия для ретроградной внутрипочечной хирургии.Вы можете зарегистрироваться на этот веб-семинар, перейдя на сайт эндоурологии. Ссылка должна быть доступна как на главной странице, так и при переходе на вкладку «Образование», а затем «Мастер-класс и эндоурология».
Ссылка должна быть доступна как на главной странице, так и при переходе на вкладку «Образование», а затем «Мастер-класс и эндоурология».
Доктор Джаред Винокер:
Что касается продолжения медицинского образования для сегодняшнего вебинара, вы будете получать опрос от Микеле Паоли в конце каждого месяца. Когда вы его получите, просто укажите, какие семинары вы посещали в течение этого месяца, и вам будет выслан сертификат CME по электронной почте.Важно отметить, что заполните, пожалуйста, анкету, которая появится в конце этого, и все наши веб-семинары, так как это важно для получения ваших кредитов CME. Конечно, мы призываем всех вас принять участие в нашем вебинаре сегодня. Если у вас возникнут вопросы к нашим специалистам, мы с радостью ответим на них. Просто используйте функцию вопросов и ответов на экране, а не функцию чата.
Доктор Джаред Винокер:
Для тех, кто в настоящее время не является членом Эндоурологического общества, мы настоятельно рекомендуем вам присоединиться.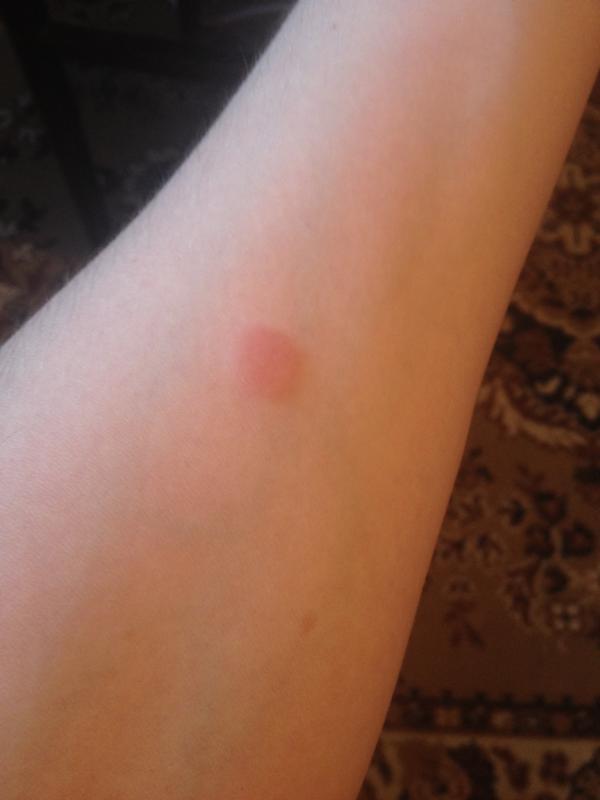 Участникам предоставляется множество преимуществ, включая полнотекстовый онлайн-доступ ко всем нашим публикациям. Для получения более подробной информации посетите веб-сайт общества.
Участникам предоставляется множество преимуществ, включая полнотекстовый онлайн-доступ ко всем нашим публикациям. Для получения более подробной информации посетите веб-сайт общества.
Доктор Джаред Винокер:
Наконец, никогда не рано сохранять дату на сентябрь следующего 2021 года, где мы продолжим Всемирный конгресс эндоурологии и уро-технологий. Итак, без лишних слов, я ценю ваше терпение. Я собираюсь передать это доктору Келли Хили и доктору Манту Гупте.
Доктор.Келли Хили:
Итак, спасибо Endo Society и моему со-ведущему доктору Манту Гупте за эту возможность. Сегодня мы стремимся продемонстрировать применение гольмиевого лазера для мягких тканей при доброкачественных и злокачественных заболеваниях верхних мочевыводящих путей, начиная с случая доктора Манту Гупты.
Д-р Манту Гупта:
Спасибо, Келли. Мне приятно представить эту тему аудитории, и я надеюсь, что вы чему-нибудь научитесь. Хотелось бы начать с демонстрации имеющегося у нас случая 51-летней женщины с малой бета-талассемией, у которой были периодические боли в правом боку и один эпизод макрогематурии.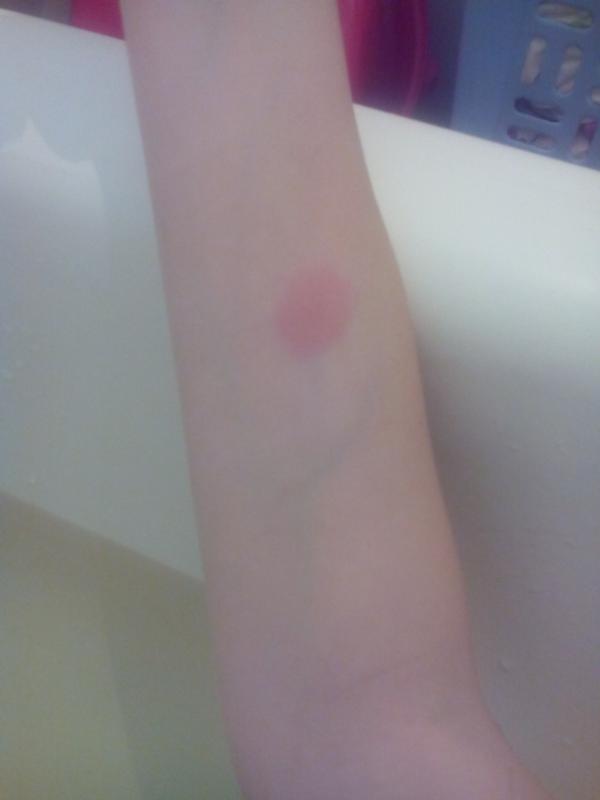 У нее была КТ-урограмма, которую я покажу вам через минуту, которая показала беспрепятственный камень 5 мм на нижнем полюсе с легким гидронефрозом, возможно, совместимым с обструкцией верхнечелюстного сустава и отсутствием признаков пересечения сосуда.
У нее была КТ-урограмма, которую я покажу вам через минуту, которая показала беспрепятственный камень 5 мм на нижнем полюсе с легким гидронефрозом, возможно, совместимым с обструкцией верхнечелюстного сустава и отсутствием признаков пересечения сосуда.
Д-р Манту Гупта:
Ее сканирование почек показало 40% функцию разделения справа с [T one half 00:03:36] 20 минут по сравнению с 7 минутами слева. Она обратилась за ретроградной внутрипочечной хирургией по поводу камней и, возможно, эндопиелотомией, если мы действительно обнаружили обструкцию UPJ.
Д-р Манту Гупта:
Это ее компьютерная томография. Я хочу отметить здесь несколько моментов. Итак, прежде всего, это правая почка. Вы видите, что есть гидронефроз с расширением верхнего полюса, дилатацией почечной лоханки, обычно с конфигурацией типа UPJ, но умеренной, и вы увидите камень здесь, в нижнем полюсе. Мы обсудили с пациентом варианты … это снова показывает. Вот как это выглядело на коронале. Вы снова можете увидеть гидронефроз, который протекает в легкой форме. Вы увидите сужение в UPJ и излом там…. вот тут-то и есть перегиб. Вы не можете сказать здесь, где именно находится вставка UPJ, но когда мы сделали ретроградную пиелограмму, вы могли видеть, что [неразборчиво 00:04:45] поднимается и присоединяется к почечной лоханке и поворачивается вокруг … на самом деле , он закручивался полностью и так соединялся. Это почти поворот на 360 градусов. Вот как это выглядело, когда мы исправили структуру этой области.
Вы увидите сужение в UPJ и излом там…. вот тут-то и есть перегиб. Вы не можете сказать здесь, где именно находится вставка UPJ, но когда мы сделали ретроградную пиелограмму, вы могли видеть, что [неразборчиво 00:04:45] поднимается и присоединяется к почечной лоханке и поворачивается вокруг … на самом деле , он закручивался полностью и так соединялся. Это почти поворот на 360 градусов. Вот как это выглядело, когда мы исправили структуру этой области.
Д-р Манту Гупта:
Итак, в таком случае с препятствием UPJ мы не хотим оставлять какие-либо фрагменты.Итак, когда я удаляю камни, я хочу убедиться, что мы удалили все фрагменты, иначе эндопиелотомия, если мы это сделаем, может потерпеть неудачу. Любой фрагмент, застрявший в разрезе, приведет к отказу. Итак, мы хотим удалить эти камни, не оставив осколков. Лучшие способы удалить их целыми … оказалось, что камней было два, а не один, но добраться до этого нижнего полюса было трудно из-за расширенной почечной лоханки. Вы можете видеть здесь, мы изо всех сил пытаемся попасть в нижний полюс из-за расширенной почечной лоханки, что мешает этому.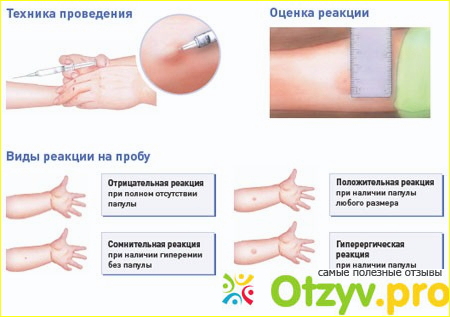
Д-р Манту Гупта:
Итак, мы использовали пассивное отклонение. Вы можете увидеть отклонение прохода уретероскопа, позволяющее нам опуститься. Затем я использую трюк … используя корзину, чтобы удерживать этот воронок, он создает небольшую точку опоры. Пропуская эту корзину в чашечку, мы используем ее как точку опоры, чтобы попасть в чашечку нижнего полюса, а затем захватить камень. Теперь цель заключалась в том, чтобы поместить камень в корзину и попытаться удалить его нетронутым. Итак, я предварительно расширил верхнюю челюсть с помощью расширителя, который поставляется с интродьюсером доступа 1214.Он уже был предварительно расширен до 12, поэтому нам пришлось легко удалить эти камни через UPJ, прежде чем мы что-то с ним сделаем, например, разрежем.
Д-р Манту Гупта:
Итак, первый камень удаляется. Вы видите, что это красивый округлый, гладкий камень, который сложно ухватить и ухаживать за ним. Но мы можем полностью извлечь его из оболочки доступа без необходимости фрагментировать, что является большим преимуществом. Собираюсь переехать сюда. Теперь это возвращается, и мы получаем второй камень.Его тоже можно было собрать и извлечь.
Д-р Манту Гупта:
Итак, мы пытаемся пройти через UPJ, и вы можете видеть, что мы боремся. Мы просто не можем пройти через этот UPJ. Даже с проволокой, проходящей через него, он такой тугой и такой изогнутый, что мы боролись, боролись и боролись, чтобы пройти. Наконец, я думаю, все ближе и ближе к ней. Как только я смог увидеть отверстие UPJ обратно в почку, я снова использовал лазерное волокно, чтобы создать точку опоры.Вы увидите здесь, это открытие UPJ. Таким образом, эти случаи могут быть сложными. Если у вас нет хорошего доступа к проводу, вы можете потерять доступ. Поэтому я предпочитаю оставлять страховочную проволоку в этих очень сложных случаях, просто чтобы убедиться, что у вас есть доступ. Всегда можно выручить и поставить стент. Итак, вы видите, как мы боролись. На самом деле, я вырезал много видео, поэтому мы боролись в течение добрых 15 минут, пытаясь вернуться, прежде чем мы, наконец, вернулись. Это показывает, насколько узким и угловатым был UPJ.
Д-р Манту Гупта:
Итак, вот, наконец, можно увидеть проем. Итак, когда я это увидел, я проделал лазерное волокно. Лазерное волокно там прошло и помогло мне добраться до UPJ. Итак, я знаю, что в данном случае я не смогу сразу входить и выходить из этого UPJ. Каждый раз, когда я выхожу из него, мне будет трудно вернуться обратно. Итак, я хочу сделать свой первый удар как можно глубже. Итак, вот лазерное волокно. Теперь, с таким цифровым уретероскопом, иногда волокно выходит не там, где вы хотите.Я хочу разрезать здесь латерально, истинно латерально, но мои волокна выходят медиально в цифровом прицеле. Это FLEX-XC от Storz. Вот волокно выходит очень латерально, примерно на час или два.
Д-р Манту Гупта:
Итак, многое из этого будет слепым, вам просто нужно это осознать. Итак, я начинаю стрелять лазером здесь. Это лазерное волокно MOSES 200 мкм. Я использую один джоуль и 10 герц, чтобы надрезать. Здесь мы вслепую прорезаем этот UPJ, зная, что я иду сзади, чтобы прорезать.Там я сделал свой первоначальный удар, почти вслепую, но все еще изо всех сил пытался его довести до конца. Видите ли, мы изо всех сил пытались здесь пройти. Опять же, я использую здесь лазерное волокно, чтобы помочь с этим. Я не хочу продолжать делать это все время, когда я изо всех сил пытаюсь вернуться через UPJ. Итак, я знаю, что этот второй разрез должен быть очень медленным, очень тщательным и очень глубоким, чтобы он широко открывался, чтобы мне не приходилось снова бороться.
Д-р Манту Гупта:
Мы видим отверстие, а потом я протянул волокно и использовал его.Вот и все. Теперь вы заметите, что у меня очень мало волокон, когда я делаю надрез. Я знаю, что всегда есть опасность, ты повредишь свой уретероскоп, но есть, по крайней мере, пять градусов, когда волокно выходит и ты не можешь видеть его кончик. Пока я вижу кончик волокна, я знаю, что со мной все будет в порядке. Я убираю его, пока не станет видно немного волокон. Таким образом я могу направить волокно туда, куда хочу. В противном случае вы не сможете его направить. К тому времени, когда вы пройдете через UPJ, вы его больше не увидите.Итак, теперь я зацепил UPJ своим волокном. Видишь, волокна цепляются за него, хотя я не вижу. Теперь я вслепую прорежу и сделаю тот же разрез, что и раньше. Но на этот раз я буду действовать очень медленно. Итак, здесь настоящее время.
Д-р Манту Гупта:
С цифровым прицелом вы видите этот артефакт, который вы получаете, когда стреляете из лазера. Итак, я стреляю здесь постоянно, хотя вы не можете сказать, что я что-то делаю. Я стреляю лазером и не останавливаюсь. Я остаюсь на месте, потому что знаю, что он будет продолжать делать этот разрез, пока я стреляю.Затем, когда я уверен, что он активирован на достаточное время, я очень медленно вытаскиваю уретероскоп. Я не хочу, чтобы уретероскоп внезапно выскочил из-за того, что я не могу подняться обратно. Итак, вот и делаю надрез. Вы можете увидеть разрез, который делается здесь, в позиции «час». На этот раз я рассмотрел UPJ гораздо глубже. Теперь пройти стало легче. Я думаю, что МОИСЕЙ здесь имеет преимущество в том, что он вызывает меньшее кровотечение и вызывает гладкий порез. Вы можете видеть, что я стреляю из лазера, хотя я еще не добрался до того места, к которому хочу добраться, потому что я хочу убедиться, что не пропущу его.
Д-р Манту Гупта:
Итак, вы видите эти пряди, мы проходим через разрез, который мы сделали раньше, и он уже разошелся, и мы разрезаем эти пряди и очень, очень медленно продвигаемся по этим прядям, мало-помалу, направляя лазер туда, где мы знаю, что это должно произойти, даже если мы не видим, как делается надрез. Я думаю, что с лазером MOSES и зная, что здесь нет пересекающего судна, мы поступаем правильно. Для этого также требуется большой опыт в течение многих лет.
Д-р Манту Гупта:
Итак, вот и мы, похоже, я ничего не делаю, но на самом деле все это время стреляют лазерами, пока я медленно продвигаюсь через ткани. Опять же, я буду знать, когда это будет правильно, когда я переживу, когда внезапно будет уступка. Здесь мы ведем непрерывную стрельбу. Теперь вы видите изменения, означающие, что мы приближаемся к тому, чего хотим. Вы можете видеть, что здесь уже есть отверстие от предыдущего разреза, несколько мелких сосудов, которые представляют собой крошечные сосуды слизистой оболочки, которые не имеют никакого значения.Опять же, постоянно стреляю и двигаюсь очень, очень медленно, потому что мне не придется делать это в другой раз. Затем вы видите предыдущий разрез, мы проходим тот же самый. Теперь он намного более открыт, и теперь его нетрудно пройти.
Д-р Манту Гупта:
Теперь, что я делаю, у меня здесь стенка почечной лоханки, и я хочу продолжить рассечение стенки почечной лоханки. Итак, при эндопиелотомии вы должны быть как минимум на один сантиметр выше стриктуры и на один сантиметр ниже нее.Итак, вы можете видеть, хотя здесь есть кровеносные сосуды, с лазером MOSES он очень кровоостанавливающий. Я просто вхожу в почечную лоханку и выхожу из нее. Внутри здесь находится положение на 1 час, а снаружи — на положение на 7 часов. Я разрезаю листок почечной лоханки на один сантиметр, на два сантиметра выше области, просто для уверенности. Я даже использовал уретероскоп, чтобы рассечь некоторые ткани вне почечной лоханки. Итак, когда я это делаю, у меня есть четкое изображение вне почечной лоханки и внутри почечной лоханки.
Д-р Манту Гупта:
Опять волокно. Опять же, мы просто разрезаем стенку почечной лоханки, снаружи внутрь, изнутри наружу, перемещаясь вперед и назад и рассекая вверх. Я знаю, что там нет сосудов, потому что я вычистил снаружи и внутри. Теперь мы просто продолжаем разрез вниз на один сантиметр ниже UPJ. Вы можете увидеть, как делается разрез. Теперь мы на один сантиметр ниже UPJ-
.
Доктор Келли Хили:
Итак, Манту, похоже, что лазер MOSER на самом деле позволил вам сохранить единственный разрез, который важен в ваших руках, похоже, для эффективности разреза.Помимо этого, не могли бы вы рассказать о положении лазера в прицеле, положении обструкции верхней челюсти справа и слева, выходе в три или девять часов, чтобы, опять же, получить лучший угол разреза, исходя из латеральности препятствия?
Д-р Манту Гупта:
Ага. Если вы попытаетесь перевернуть уретероскоп вверх дном, чтобы волокна вышли в другую сторону. Все, что мне кажется, работает. Я всегда считаю, что проще обращаться с прицелом именно так, как он был разработан, и просто нужно немного повернуть прицел, чтобы добраться туда, куда вы хотите.Я думаю, что у волоконно-оптического кабеля в этом есть преимущество. Итак, мой настоящий прицел — FLEX X2 от Storz. Я люблю это. Он меньше, стройнее, у вас отличный контроль. Раньше я получал красивое изображение с помощью цифрового изображения, но иногда у него нет преимущества, как в этом случае.
Доктор Келли Хили:
Так, например, для правосторонних UPJ вы можете получить правую сторону в 9 часов [неразборчиво, 00:15:30], как вы говорите, с Storz FLEX X2. Понятно. Спасибо.
Д-р Манту Гупта:
Итак, я довольно агрессивно отношусь к этим эндопиелотомиям, поэтому я очень, очень рассекаю, пока вы не увидите жир.Все эти пряди я прорезаю до тех пор, пока жир не останется на всем протяжении разреза.
Доктор Келли Хили:
Итак, разрежьте периаортальный жир, минимизируйте кровотечение с помощью MOSES, действительно сделайте один хороший глубокий разрез.
Д-р Манту Гупта:
Теперь вы видите жир.
Доктор Келли Хили:
Да, приятно.
Д-р Манту Гупта:
Итак, я делаю слой за слоем и продолжаю, пока не узнаю, что он широко открыт.Затем в конце я часто использую воздушный шарик на случай, если остались какие-то пряди, и расширяю эту область до 24 французских единиц. Затем то, что я также делаю, что мы скоро опубликуем, — это вводит стероид в разрез, который мы делаем. Я просто беру уретру FLEX, выхожу за пределы почечной лоханки и вводю туда немного кеналога, оставляю его там, а затем я надуваю, чтобы впитать его туда, прежде чем вставлять стент.
Доктор Келли Хили:
Итак, вы проверяете интраоперационную пост-разрез и ретроградную пиелограмму после расширения на предмет экстравазации?
Доктор.Манту Гупта:
Не обязательно. Если я знаю, что у меня разрез на всю толщину, вы это четко видите, я не всегда так делаю. Это послеоперационное УЗИ после удаления стента. В этом случае вы можете увидеть полное излечение ее гидронефроза.
Д-р Манту Гупта:
Итак, это еще несколько приложений для мягких тканей, о которых я хотел бы поговорить. Это случай инфундибулярного стеноза. Вы видите, это очень плотная воронка. Здесь я продеваю лазерное волокно.Итак, с инфундибулярным стенозом … и это 80-ваттный лазер Lumenis, который мы здесь используем. Раньше у меня была технология MOSES. Вы можете видеть, что он отлично справляется со своей задачей, и вам даже не нужен лазер высокой мощности. Лазеры большой мощности предназначены в основном для лечения камней в мочевом пузыре и простате. Я думаю, вы можете сделать почти такую же хорошую работу с маломощным лазером. Конечно, с некоторыми технологиями MOSES и так далее утечки меньше. Но при инфундибулярном стенозе всегда нужно разрезать его в положении «шесть часов» и «12 часов».Вот где меньше всего видны кровеносные сосуды.
Д-р Манту Гупта:
Вот еще один случай сильно расширенного гидрокаликса. Вы можете видеть, что из него торчит маленький камень. За этим крошечным камешком есть гигантская чашечка. Итак, в этом случае доступ был не очень хорошим и прямым, это был не верхний полюс, это была средняя чашечка, поэтому я пропустил через него провод, чтобы я мог пройти. Итак, во-первых, мы попытались преодолеть стеноз, либо расширив его с помощью катетеров, либо, здесь я использую уретероскоп напрямую, чтобы удалить камень.Вы хотите сначала избавиться от камня, как и раньше. Опять же, это гольмиевый лазер мощностью 80 Вт. Нет режима длинных импульсов, нет гольмиевой технологии, но мы можем открыть ее широко и с очень небольшим кровотечением.
Доктор Келли Хили:
Вы бы увидели подобное преимущество, скажем, у Calyceal Diverticulum, но часто вы заранее не знаете, какой из них? Если да, не могли бы вы удалить полость с помощью МОИСЕЯ?
Д-р Манту Гупта:
Ага, я делал это много раз.МОИСЕЙ хорош, потому что вы можете распылять МОИСЕЙ внутри дивертикула, не касаясь его напрямую, из-за рассеивания пузыря, которое мы вам покажем, технологии, немного о том, как это работает. Но если вы распыляете внутреннюю подкладку, вы можете фульгурить ее, не вызывая кровотечения, и вам не нужно прикасаться к тканям, чтобы не копаться и не образовывать ямы в [неразборчиво 00:19:04].
Доктор Келли Хили:
С помощью стандартного гольмиевого лазера часто бывает сложно получить нужный угол.
Д-р Манту Гупта:
Совершенно верно.
Доктор Келли Хили:
Ага.
Д-р Манту Гупта:
Вот случай стриктуры мочеточника. Итак, вы заметили, что я использую железнодорожную технику, используя два провода, чтобы пройти через стриктуру. Вот и мы, это стриктура средней части мочеточника, поэтому мы разрезаем от 1 до 2 часов, чтобы избежать перекрещивающихся подвздошных мышц, которые на самом деле находятся под мочеточником. Итак, мы не хотим идти латерально и не хотим идти кзади, мы хотим идти переднемедиально.Сделаем надрез. Это 120-ваттный лазер МОИСЕЙ … не МОИСЕЙ, это 120-ваттные люмины. Но до того, как появилась технология MOSES, это был режим длинных импульсов. Режим длинных импульсов очень полезен, как и режим MOSES, поскольку он вызывает меньшее кровотечение и дает нам очень, очень плавный разрез с хорошим контролем. Вы можете видеть здесь, мы разрезаем стриктуру. Суть здесь в том, что … это все, что я хочу показать. Но суть здесь, опять же, в том, чтобы сделать разрез на всю толщину через все ткани и добраться до жира, что мы и сделали в этом случае.
Д-р Манту Гупта:
Келли, теперь вы хотите поговорить об опухолях. Мы перейдем к опухолям.
Доктор Келли Хили:
Прав. Итак, мы знаем, что [уретероскопия 00:20:22] играет решающую роль как в диагностике, так и в лечении уротелиального рака верхних отделов тракта. Вернуться на один слайд. Мы собираемся вернуться туда. Смотри, вот и мы. Хорошо. Таким образом, мы знаем, что в отдельных случаях заболевания с низким риском онкологические исходы лучше, чем при радикальном НУ. Но, опять же, в очень избранной группе низкого риска, как это определено руководящими принципами ЕС как пациенты с унифокальным заболеванием, опухолями размером менее двух сантиметров, цитологией низкой степени злокачественности [неразборчиво 00:20:56] цитологии, но также на биопсии и отсутствие прогрессирующего заболевания на поперечном срезе.
Доктор Келли Хили:
Очень важно знать, что не все пациенты являются кандидатами на RNU, либо потому, что у них уже есть сопутствующие заболевания, которые исключают серьезную операцию, либо они станут зависимыми от диализа, что, как мы знаем, имеет плохие результаты для пожилых пациентов 20 и 10 лет. % в возрасте пяти лет в возрасте 65 и 75 лет соответственно. Во-вторых, мы знаем, что у пациентов с заболеванием низкого риска онкологические исходы эквивалентны пациентам, перенесшим экстирпативную операцию.Важнейшая часть — это отбор пациентов.
Доктор Келли Хили:
Итак, биопсия опухоли очень важна, потому что мы знаем, что визуальный диагноз точен только на 70%. Способы увеличения выхода ткани или минимизации травмы ткани … поэтому, когда это возможно, в зависимости от анатомии пациента, вам следует избегать размещения чего-либо там, где вы не видели. Итак, попробуйте использовать беспроводную технику, чтобы минимизировать повреждение тканей и травмы, которые могут затруднить визуализацию и картирование. Возьмите несколько образцов как до, так и после биопсии, а также до и после лечения.Потому что часто цитологии после лечения — это те, которые возвращаются к тому, чтобы стать полноценными элементами, которые действительно могут помочь пациенту принять решение о проведении более экстирпативной хирургии.
Доктор Келли Хили:
Таким образом, мы знаем, что уретероскопия может определить степень опухоли у большинства пациентов, независимо от размера опухоли. Тогда эта рабочая лошадка лечения — гольмиевый лазер. Таким образом, у гольмиевого лазера действительно есть длина волны с хорошим профилем безопасности. В основном, глубина проникновения очень мала, что, опять же, дает преимущество в плане безопасности и снижает риск стриктуры.Он имеет два эффекта: абляцию и коагуляцию. Дополнительным устройством, часто доступным в виде двойного ножного переключателя, является неодимовый. У него другой профиль безопасности, поэтому он проникает в 10 раз глубже, что может дать онкологический эффект. Однако вы должны носить очки, потому что это может привести к необратимому повреждению роговицы. Опять же, особенно используется в сочетании с гольмиевым лазером.
Д-р Манту Гупта:
Теперь я расскажу об использовании гольмиевого лазера для лечения опухолей.Это типичный пациент с императивным показанием. Ей фактически сделали правую нефроуретерэктомию и цистэктомию, и теперь у нее был выход подвздошной кишки с левой стороны и гидронефроз, ведущий к этому каналу. Видите, канал почти полностью прошел до почки в проксимальный мочеточник и присоединился к почке. Затем ее направили ко мне, потому что у нее было панэндотелиальное заболевание в оставшихся почечных отделах. Теперь у нее нет мочевого пузыря, нет правой почки, все, что у нее было, — это почечный блок, и у него был TCC по всему телу.
Д-р Манту Гупта:
Так вот, я показываю здесь с помощью компьютерной томографии, вы действительно не слишком хорошо видите болезнь, вы видите мелкие кусочки и кусочки. Что вы действительно хотите сделать, так это попробовать использовать костяные окна. Я хочу проиллюстрировать здесь ту же компьютерную томографию. Здесь, теперь мы используем костяные окна, и вы можете более легко увидеть поражение. Вы можете видеть, прямо там, где находится стрелка, вы видите, что все эти маленькие, маленькие области заполняют дефекты. Их видно намного лучше, дефекты наполнения. Здесь дефект наполнения.Таким образом, костное окно очень важно для точной оценки степени заболевания почек. Вы можете увидеть здесь, а тут все время неровность.
Д-р Манту Гупта:
Итак, это довольно агрессивная болезнь, но, к счастью, пока все ее болезни протекали в легкой форме. Это ретроградная пиелограмма, как она выглядела. Опять же, не слишком впечатляюще, но подвздошная кишка прямо здесь. Вы можете видеть, что нам нужно обойти всю петлю, чтобы попасть в мочеточник, а затем подняться вверх.Итак, мы идем по огромным петлям, чтобы добраться до почки. Не очень-то просто попасть туда. Очень и очень сложно. Так выглядела ее опухоль. Поражения ковров почти повсюду. Каждая чашечка всей собирательной системы имела эти поражения, а также почечную лоханку.
Д-р Манту Гупта:
Итак, я иллюстрирую здесь использование лазера Nd: YAG. Это комбинированный гольмиево-неодимовый YAG мощностью 80/100 Вт, который Келли показал вам с двойной педалью. Nd: YAG-лазер, здесь вы видите белый свет, цифровой эндоскоп, и он удаляет опухоль без кровотечения.У него хорошая глубина проникновения. Вы можете получить хороший эффект коагуляции. Итак, я часто начинаю с этого, просто чтобы ощупать опухоль и посмотреть, как она реагирует. Вы можете видеть, что эта опухоль очень хорошо реагирует на лазер Nd: YAG с очень небольшим кровотечением.
Д-р Манту Гупта:
Обратной стороной лазера Nd: YAG является то, что он не удаляет ткани. Он не такой абляционный, как гольмиевый YAG, поэтому ткань часто просто остается на месте, не отходит и не мешает более глубокой резекции.Поэтому я часто использую Nd: YAG для поверхностных частей, а затем переключаюсь на гольмий, чтобы фактически удалить ткань. Итак, вот видите, мы перешли на Holmium. Вы видите разницу. Теперь вы видите, что опухоль действительно удаляется, и мы производим резекцию.
Д-р Манту Гупта:
Итак, это гольмиевый лазер. Это опять же комбинация Nd Holmium. Я использую очень мало энергии. Я всегда начинаю с 0,5 Дж и 5 Гц, пока не нащупаю опухоль. Затем, если я чувствую, что кровотечение не идет, и я могу быть немного более агрессивным, иногда я набираю энергию.Но я считаю, что для лечения опухолей не нужно много энергии. Я считаю, что люди слишком агрессивны. Итак, я использую 0,5 и 5 и просто распыляю на опухоль лазером. По мере продвижения здесь вы можете видеть, что это очень маленькая часть чашечки. Но вы увидите, что вся чашечка изнутри тоже заполнена опухолью.
Доктор Келли Хили:
Итак, с этим заболеванием, Манту, не могли бы вы прокомментировать, я полагаю, риск внутрипочечной стриктуры с помощью неодимового лазера и инфундибулярного стеноза?
Доктор.Манту Гупта:
Конечно, да. У этой дамы, вероятно, были довольно широкие чашечки. Но, да, я думаю, что существует риск развития стриктуры с Nd: YAG. Коагуляционный некроз может привести к образованию стриктуры. Так что я очень осторожен с этим. Гольмий гораздо реже вызывает стриктуры, чем Nd: YAG. Так что да, нужно быть очень осторожным. Так вот, у этой женщины было императивное показание. Это был 2015 год. Так, кстати, сейчас 2020 год, а она все еще наступает. Я осматриваю ее в офисе, каждые три-шесть месяцев получаю там уретероскоп, и при любой болезни, которая там есть, я лечу электродом Bugbee в офисе.Итак, она набирает силу, нет метастазов, и она без проблем живет на том, что осталось от этого почечного блока.
Д-р Манту Гупта:
Вот, мы идем … главное не быть агрессивным и не торопиться. Вы действительно хотите быть очень медленным и дотошным и постепенно все составлять карту, а не прыгать с чашечки на чашечку. Вы хотите оставаться в этой чашечке, пока она полностью не будет готова. Через некоторое время вы увидите, как это выглядит в конце.Это, конечно же, отредактированное видео. Итак, получение всего этого заняло гораздо больше времени, чем то, что я показываю. Это была всего одна чашечка. У вас было 8 таких чашечек и вся ее почечная лоханка, заполненная этим материалом. Так что на это ушло добрых два-три часа. Но после этой резекции она долгое время была чистой. В конце вы увидите, что я сделал, чтобы опухоль не вернулась. Но, опять же, я обнаружил, что гольмий более полезен, поэтому я остановился на гольмиевом лазере. Но приятно иметь эту опцию Nd: YAG.Что-то начинает кровоточить, можно сразу переключиться на Nd: YAG и использовать.
Доктор Келли Хили:
Но опять же, он создает тот эффект обугливания, который затем можно легко счистить самим гольмием.
Д-р Манту Гупта:
С гольмием — да, отлично. Я узнал об этом лазере от Деметриуса Бэгли, который, как я знаю, ваш наставник, Келли. Когда я получал новый лазер, я позвонил ему, потому что я знаю, что у него было много заболеваний верхних трактов, и я сказал, какой лазер лучше всего использовать, если я много занимаюсь верхними трактами? Он сказал мне взять это.Это было, по крайней мере, 10-15 лет назад, когда я учился в Колумбии —
.
Доктор Келли Хили:
Но вы ограничиваете это использованием почек, верно? Вы не используете его в мочеточнике из-за риска стриктуры мочеточника [перекрестные помехи 00:28:54] —
Д-р Манту Гупта:
Я не использую часть неодима в мочеточнике, если только я не просто устаю коагулирую то, что кровоточит. Но приятно там находиться. Вы видите, что чашечка готова, но мы переедем, и вы увидите, что где-то есть болезнь.Вся инфундибулярная часть между чашечками также полна болезней.
Доктор Келли Хили:
Используете ли вы [неразборчиво 00:29:11] митомицин или другие агенты на основании опубликованных вами исследований на животных и текущей практики?
Д-р Манту Гупта:
Да. Итак, позвольте мне вернуться. Не знаю, почему это прекратилось.
Доктор Келли Хили:
Я знаю, что есть опасения по поводу стриктуры [перекрестные помехи 00:29:25].
Д-р Манту Гупта:
Позвольте мне перейти к концу видео.Итак, мы сделали всю систему сбора за один раз. Вот и конец, все выглядело очень красиво. Вы могли видеть, что остаточной болезни нет. Я ставлю здесь мочеточниковый катетер. Так что, если я смогу уйти, не поставив стент, я это сделаю. Я установил мочеточниковый катетер, потому что я ввожу митомицин после операции. Это подвздошный канал, через который мы проходим. Итак, я оставляю мочеточниковый катетер наверху и закапываю митомицин в течение часа в палате восстановления. Я думаю, это действительно помогает предотвратить рецидивы.Конечно, митомицин может вызывать стриктуры, поэтому я очень осторожен, если они что-то сделали с мочеточником, в отношении введения митомицина. Но если опухоль внутрипочечна, я думаю, что митомицин — очень хороший вариант из этих вариантов.
Доктор Келли Хили:
Итак, одна из разновидностей гольмиевого лазера называется импульсной модуляцией. Стандартный гольмиевый лазер имеет длину волны около 2100 нанометров, но стандартная ширина импульса составляет 350 микросекунд. Однако, в зависимости от используемой платформы, это значение может варьироваться от 350 до 700 или приблизительно до 1500.Он доступен в обоих вариантах с маломощным лазером … Итак, у некоторых поставщиков есть вариант на 30 Вт, который более доступен. Он также доступен в качестве опции для мощного лазера Lumenis — 120-ваттного лазера.
Доктор Келли Хили:
Преимущество этого метода — камней — более изучено, но оно сводит к минимуму риск ретропульсии камней, особенно в мочеточнике. Тем не менее, он также демонстрирует некоторую пользу ткани при опухолях, как мы скоро увидим в видео д-ра Манту Гупта о его свойствах коагуляции тканей.Таким образом, по сути, она доставляет ту же энергию в течение более длительного времени, и вы можете визуально оценить эффект коагуляции этой опухоли, опять же, чтобы минимизировать кровотечение. Еще одним преимуществом такой изменчивости ширины импульса является то, что лазерное волокно, совместимое с этой опцией, имеет зеленый луч прицеливания, что дает преимущества для визуализации, поскольку он незаметно отличается от любой ткани, которая может кровоточить.
Доктор Келли Хили:
Наконец, он предлагает профиль безопасности гольмиевого лазера за счет небольшой глубины проникновения, что снижает риск стриктур.Лично я считаю, что это очень выгодно для лечения опухолей сетчатки, когда вы получите хорошую коагуляцию, но в то же время получите хороший онкологический эффект.
Д-р Манту Гупта:
Итак, я собираюсь продемонстрировать здесь опухоль высокой степени злокачественности. Итак, мне нравится использовать беспроводную технику без касания, как в последнем случае. Как видите, проводов мы не использовали. Здесь я снова поднимаюсь по мочеточнику с помощью … цифровой зонд был слишком большим, чтобы соответствовать мочеточнику, поэтому я устанавливаю FLEX X2.Это не такой хороший вид, как вы можете видеть, но это высококлассная [неразборчиво 00:32:11] опухоль, довольно агрессивная. Здесь мы используем гольмиевый YAG. Это 80-ваттный лазер без МОИСЕРА, и у нас не было длинных импульсов на нем. Здесь я использую танцевальную технику, джеб. Типа боксерской техники или танцевальной техники. Я прикасаюсь, прикасаюсь, прикасаюсь. Затем, если есть кровотечение, я расфокусирую лазер и пытаюсь отойти от поражения, чтобы получить коагуляцию.
Д-р Манту Гупта:
Итак, снова здесь, слой за слоем, слой за слоем, начинайте поверхностно и очень медленно проходите через эти высокосортные поражения, потому что они кровоточат сильнее.Таким образом, вы должны с самого начала очень тщательно подходить к гемостазу. Кровотечение начинается в начале дела, оно уже закончилось. Итак, очень медленно, слой за слоем, держась подальше от ткани, на расстоянии одного миллиметра, так что вы получите больший эффект коагуляции и меньший абляционный эффект. Это займет больше времени, но вы сделаете свою работу.
Доктор Келли Хили:
Итак, простой вопрос, для объемных опухолей мочеточника, считаете ли вы необходимым, как только вы определили опухоль, перед биопсией и резекцией ее, установить проводной доступ? Если да, то где в последовательности других оценок верхних отделов пищеварительного тракта это вписывается?
Доктор.Манту Гупта:
Да, это хорошие моменты. Итак, первое, что я скажу, я картографирую всю систему сбора, прежде чем делать какие-либо биопсии или лазеры. Это означает прохождение опухоли вверх, как вы видели на видео. Я, конечно, не показывал все видео. Я подошел к системе сбора, убедился, что в каждой части системы сбора нет повреждений, при необходимости сделал ретроградный, посмотрел на UPJ, спустился по мочеточнику, а затем, когда у меня все получилось, посмотри, я использую либо корзину, либо [неразборчиво 00:33:51] щипцы для биопсии.Корзина хороша, вы получаете хорошие, большие куски, но иногда опухоли слишком плоские или слишком сидячие, вы не можете получить хорошие куски, и тогда у вас есть пиранья, чтобы залезть в стену и взять немного ткани. Затем я отправляю это.
Д-р Манту Гупта:
Нет, провода вообще не использую. Я не использую страховочную проволоку для этих случаев, если чувствую, что у меня есть хороший доступ. Конечно, если опухоль мешает, и я думаю, что у меня могут возникнуть проблемы, я использую страховочную проволоку. Но это мешает лазерной резекции.Вы всегда беспокоитесь, что попадете в волокно. Это также предотвращает хорошее отклонение, если вы используете гибкий прицел. Поэтому я предпочитаю не делать этого, если это вообще возможно.
Доктор Келли Хили:
Затем, беря образцы, биопсию, с корзиной, предпочитаете ли вы удалить устройство целиком и заблокировать зондом для максимального сохранения тканей?
Д-р Манту Гупта:
Ага, потому что я использую беспроводную бесконтактную технику. Я удаляю весь образец через уретру, помещаю его в формалин, а затем возвращаюсь с уретероскопом, предпочтительно уретероскопом FLEX, вверх по мочеточнику и обратно к месту поражения.Я буду входить и выходить несколько раз, пока не сделаю хорошие пять-шесть биопсий, чтобы убедиться, что у нас хороший образец. Затем у Майка Грассо есть хороший трюк: всегда получать цитологию этих областей, потому что иногда даже при этом патология может быть отрицательной. Но если вы получите клетки высокого уровня при цитологии, вы можете [неразборчиво 00:35:00] быть уверенным, что это поражение высокого уровня. Вы можете не получить биопсию или получить ошибку при биопсии. Поэтому всегда старайтесь получить цитологическое исследование смыва из этой области.Они очень полезны.
Д-р Манту Гупта:
Здесь мы немного поговорим о технологии MOSES. Итак, я немного поговорил об этом, но я покажу вам это видео, показывающее, что обычный эффект МОИСЕЯ заканчивается на этой красной полосе. Но с технологией MOSES, с техникой двойного пузыря … Позвольте мне вернуться. У тебя есть контроль, Келли? Хотите попробовать вернуться на слайд?
Доктор Келли Хили:
Дай посмотреть. Я думаю, что ты здесь контролируешь.
Доктор.Манту Гупта:
Хорошо. Итак, мы идем.
Доктор Келли Хили:
Видите, поехали.
Д-р Манту Гупта:
Хорошо. Итак, позвольте мне сыграть в это. Хорошо, здесь вы увидите, что при использовании обычной техники пузыря создается пузырек пара. Метод МОИСЕЯ: второй пузырек пара проходит через первый. Итак, у вас есть второе срабатывание лазера, который проходит через начальный пузырь, и поскольку он проходит через начальный пузырь, у вас передается больше энергии и глубже.Это идет к дальнейшему пределу энергии. Таким образом, это позволяет вам находиться подальше от области, которую вы лечите. Итак, обычно вы должны быть прямо напротив камня или опухоли, но с технологией MOSES вы можете быть еще дальше. Таким образом, вы получите более гладкий и более коагуляционный эффект на эту область. Я считаю, что это очень полезно, в частности, при опухолях.
Доктор Келли Хили:
Я думаю, также, особенно [неразборчиво 00:36:34] опухоли. Цель — онкологический контроль, но, по крайней мере, на начальном этапе нам нужно провести биопсию сложной [неразборчиво 00:36:39] опухоли.Это отличный вариант для проведения коагуляции после биопсии.
Д-р Манту Гупта:
Да. Это демонстрирует, какой должна быть стандартная передача энергии. В стандартном шаблоне вы можете видеть, что по мере того, как вы удаляетесь от области, которую хотите обработать, передача снижается почти до 0 на 4 миллиметра. Значит, у вас должно быть меньше 4 миллиметров. Но основная передача энергии происходит на коротком расстоянии 0,5 или немного выше 0,5. Это стандарт. Но он экспоненциально уменьшается с расстоянием.С технологией MOSES разница в 0,5 миллиметра не так уж велика. Вы видите почти то же самое. Но разница проявляется, в частности, в 1-2 миллиметрах. Здесь вы можете увидеть большую разницу между MOSES и Standard — от 1 до 2 миллиметров. Таким образом, если вы останетесь на 1-2 миллиметра, вы получите лучшую передачу энергии. Таким образом, это означает больший абляционный эффект, более гладкий абляционный эффект, большую коагуляцию и меньшее кровотечение с технологией MOSES. Итак, ключ здесь, для опухолей, расстояние от 1 до 2 миллиметров, а также для камней, очень помогает оставаться на этом расстоянии.
Д-р Манту Гупта:
Итак, я хочу показать здесь пример использования технологии MOSES. Это 86-летний мужчина с рецидивирующим поверхностным раком мочевого пузыря низкой степени Та. Отмечены множественные папиллярные опухоли по всему мочевому пузырю и опухоль, выходящая из отверстия левого мочеточника. Итак, онколог уже удалил UO … он удалил UO, но все же увидел, что опухоль выходит из UO. Вот тогда он и направил его. Это довольно больной пациент с тяжелым заболеванием сердца, почечной недостаточностью.Конечно, мы не могли повторно резектировать UO, потому что они уже были резецированы так глубоко, что я беспокоился о дальнейшей резекции, ведущей к забрюшинному пространству.
Д-р Манту Гупта:
Итак, вот как выглядят высыпания. Вы можете видеть, что есть несколько поверхностных опухолей мочевого пузыря. Вы видите здесь одного. Но это само отверстие мочеточника. Вы можете видеть, как из него выходит моча. Вы можете увидеть отток мочи из него. Кроме того, вокруг UO есть болезнь, но она также исходит из UO.Опять же, в этом случае мне нравится использовать технику без касания. Вот хороший взрыв. Вы знаете, что UO открыт, потому что видите хорошую струю мочи.
Д-р Манту Гупта:
Итак, в этом случае мне нравится использовать технику без касания. Это после того, как мы удалили все опухоли мочевого пузыря с помощью лазера или Bugbee. Теперь я поднимаюсь по мочеточнику. Итак, вот трубка для кормления. Мне нравится проходить через уретру с помощью зонда для кормления, чтобы обеспечить непрерывный дренаж, пока мы лечим что-либо в мочеточнике.Он также защищает уретру, если у вас есть место жительства. Я заставляю их следовать по зеленой кирпичной дороге, как я ее называю, а не по дороге из желтого кирпича. Они следуют за зеленым цветом в питательной трубке. Это открытие. Опять же, без давления, просто орошение под действием силы тяжести для всех моих случаев … если вы не используете ножны, без давления. Мы просто находим путь сквозь опухоль.
Д-р Манту Гупта:
К счастью, эта опухоль была довольно дистальной. Вы можете видеть дальше … Я осмотрел весь мочеточник, а затем поднял гибкий эндоскоп.Это следующее: карта, карта, карта. Прежде чем делать какую-либо резекцию, вы хотите убедиться, что там нет болезни. Итак, теперь мы устанавливаем гибкий прицел, и, опять же, без проводов, бесконтактную технику, и мы просматриваем всю систему сбора, чтобы убедиться, что мы видим каждую чашечку, чтобы убедиться, что она полностью свободна от болезней. Мы не хотим упустить что-то здесь наверху, пока лечим дистальную опухоль.
Д-р Манту Гупта:
Итак, мы снова нанесли на карту всю систему сбора, чтобы убедиться, что она свободна от рака.Я думаю, этот случай продемонстрирует преимущества лазера MOSES, в особенности. Потому что здесь вы увидите, что у нас очень мало места. У вас очень дистальная опухоль, и мы будем продолжать падать и выпадать из этого UO. Я вырезал большую часть пленки, но продолжал падать и вылетать из UO, потому что там так мало места. С лазером MOSES это отличный шаровой наконечник. Это не остро. Здесь мы снова используем очень низкую энергию. Мы начинаем с 0,5 и 5, потому что вы не хотите создавать коагуляцию или повреждение стенки мочеточника.Опять же, кое-что из этого должно быть слепым, вы это почувствуете.
Д-р Манту Гупта:
Итак, сначала мы начали с режима, отличного от MOSES, и вы можете увидеть разницу. Я собираюсь перейти в режим МОИСЕЯ. Итак, режим без МОИСЕЯ, очень сложный, более кровоточащий. Теперь мы переключаемся на МОИСЕЙ. Мы видим гораздо больше контроля. Вы начинаете с одного раздела. Опять же, пытаюсь добиться гемостаза путем расфокусировки, держась подальше, когда это возможно. В таком случае, когда нет места, трудно держаться подальше от опухоли.Но входить и выходить из UO и просто продолжать, медленно устраняя болезнь. Опять же, я держу вибрацию очень близко к кончику уретероскопа, потому что лучше контролирую ее. Я точно знаю, где стреляют волокна. Когда я лечу, это не всегда расстояние и вибрация.
Д-р Манту Гупта:
Затем двигайтесь по окружности. Итак, мы начали там, около 10 часов, мы возвращаемся к 12, затем мы идем по кругу. Вы видите, что я делаю, это крутю уретероскоп.Это полужесткий уретероскоп. Сейчас скручиваю. Итак, когда я скручиваю уретероскоп, волокно тоже скручивается. Итак, я не тверкаю, а скручиваю. Итак, мы дошли до позиции 7 или 8 часов.
Д-р Манту Гупта:
Наконец, самая сложная часть — это то, что вы подходите очень близко к самому концу мочеточника, прямо к проходному отверстию. Трудно увидеть. Итак, я опрыскиваю опухоль вокруг UO. Вы можете видеть, что у нас здесь довольно хорошая абляция. Пройдите немного вперед.
Д-р Манту Гупта:
Итак, теперь я обрабатываю области вокруг устья мочеточника полужестким средством. Затем мы получаем опухоль, которая выходит из устья мочеточника, да, болтается. И снова мы распыляли на расстоянии. Технология MOSES позволяет нам не прикасаться к опухоли, а распылять ее с миллиметрового расстояния, поэтому мы получаем абляционный эффект без кровотечения и с хорошей визуализацией того, что мы делаем.
Доктор Келли Хили:
Итак, с точки зрения выбора объема, гибкая цифровая технология против оптоволоконной.Выбор волокна, скажем MOSES, по сравнению с вариантом гольмиевого YAG с Nd. Не могли бы вы подробнее рассказать о совместимости лазеров с разными прицелами?
Д-р Манту Гупта:
Да, я показал вам случай, когда мы используем цифровой прицел, пару случаев. Вы можете видеть, что получаете небольшой артефакт, и он варьируется от прицела к прицелу, от цифрового прицела к цифровому, а также зависит от того, какую лазерную систему вы используете. Итак, те, у которых меньше артефактов, я считаю, цифровой прицел дает преимущество, хороший обзор, но есть немного больше и немного громоздче.Таким образом, вы получаете лучший обзор, но это не обязательно. Я думаю, вы можете справиться с этими случаями с помощью обычного оптоволоконного уретероскопа. Опять же, вы можете сделать это с помощью обычного лазера. Вам не нужен лазер высокой мощности. Для опухолей не нужна высокая энергия, вам нужна низкая энергия. Таким образом, вам не обязательно иметь лазер высокой мощности.
Д-р Манту Гупта:
Технология MOSES хороша, она вызывает меньшее кровотечение, может быть дальше, она позволяет вам делать вещи немного медленнее и более тщательно, я считаю, с лучшим гемостазом.Но, если это абсолютно необходимо, нет. Итак, люди в странах третьего мира, где они не могут позволить себе некоторые из этих устройств, вы все равно можете делать такие дела. Просто не торопитесь, делая их.
Доктор Келли Хили:
Но у Nd есть одна оговорка: это несколько мешает работе цифровых осциллографов, что в значительной степени является универсальной проблемой, а не проблемой оптоволокна.
Д-р Манту Гупта:
Да, специально Nd, и вы это видели. Думаю, у нас есть вопросы из зала.Вы хотите обсудить это, у меня есть еще одно дело.
Доктор Келли Хили:
Почему бы нам не заняться дополнительным делом … у нас есть несколько вопросов, я думаю, мы можем закончить.
Д-р Манту Гупта:
Хорошо. Это случай … Я не все фильмы показывал, потому что дело довольно длинное. Я хочу показать вам случай опухоли на ножке. КТ показала довольно большое полиплоидное поражение длиной 3,7 сантиметра, которое выходило из почечной лоханки или проксимального отдела мочеточника и свисало в проксимальный мочеточник.Вы увидите, как именно это выглядит, когда я подойду к нему. Итак, опять же, техника без касания. Поднявшись, мы нанесли на карту систему сбора, мы взяли биопсию. Вот как это выглядело. Видите ли, от UPJ свисает опухоль. Вы можете видеть, как он попадает в мочеточник. Вы не знаете, как далеко это зайдет. В этом помогает ретроградная пиелограмма, но вы не знаете, насколько далеко она зайдет. Вы точно не знаете, где находится стебель.
Д-р Манту Гупта:
Итак, вот что я делаю, иду вдоль опухоли, просто чтобы почувствовать, где находится стебель.Сначала я попробовал на медиальном аспекте, вы можете видеть здесь, и я не смог пойти дальше. Я попал в стебель. Итак, я знал, что лучший способ подняться — это не тот путь, если я хочу попасть в систему сбора. Итак, теперь я перейду к другой стороне поражения на латеральной стороне, и здесь есть хороший чистый путь опухоли сюда и в почечную лоханку.
Д-р Манту Гупта:
Затем снова нанесите на карту систему сбора и посмотрите, где она отрывается. Вы можете видеть, что он на самом деле отходит в почечной лоханке, прямо в верхнечелюстной суставе, а затем идет по мочеточнику.Итак, я знаю, что у него есть ножка, которая крепится медиально. Итак, это очень сложный случай из-за размера опухоли. Но, опять же, используя МОИСЕЙ, мы можем добиться хорошего гемостаза и продвигаться медленно и медленно, пока не доберемся до него. Итак, в этих случаях корзины очень хороши, но иногда вы можете схватить целый большой кусок этого висящего сайды и просто оторвать большой кусок опухоли. Иногда можно даже добиться того, что все, что осталось, — это стебель.
Д-р Манту Гупта:
В данном случае… У меня нет видео об этом, но мы использовали корзину с нитинолом. Еще я использовал захваты. Например, захват для корзины Dakota или NGage, чтобы схватить их и снять.
Доктор Келли Хили:
Кроме того, я думаю, что корзина с плоской проволокой или корзина Segura … с режущей проволокой могут быть очень полезны для этого —
Д-р Манту Гупта:
Очень полезно. Я думаю, что будет лучше, если вы используете полужесткий прицел, потому что у вас ограниченное орошение, когда вы проводите его … и гибкость, когда вы проводите его через гибкий прицел.Итак, Nitinol хорош, если вам нужно обойти, чтобы согнуть, и он меньшего калибра, но Segura дает вам гораздо лучший образец, если вы можете его использовать.
Д-р Манту Гупта:
Хорошо, снова показываю полный осмотр всех чашечек. Это опухоль, которая сейчас опускается. Итак, что мы сделали, это отразили большую часть опухоли. Теперь вы можете увидеть основание опухоли в том месте, где она прикреплена к стене. Итак, я кладу волокно вверх и начинаю с того уровня, на котором я думаю. Итак, на самом деле привязанность снижается ниже, чем вы думаете.Вы видите там аномальные сосуды, это признак того, что это опухоль. Это может выглядеть относительно нормально, но эти странно выглядящие сосуды всегда указывают на наличие опухоли.
Д-р Манту Гупта:
Итак, я думаю, здесь МОИСЕЙ действительно помогает. Вы видите, здесь мы устанавливаем лазерное волокно. Вообще-то, я показываю корзину. Извините, я забыл об этом. Итак, это корзина, я схватил большой кусок опухоли и снял его для биопсии. Затем, как только я вынимаю это из пациента и передаю медсестре в формалине, я возвращаюсь наверх, и мы делаем то же самое.Я проделал это с пациентом 7 или 8 раз, чтобы убедиться, что у меня достаточно образца.
Д-р Манту Гупта:
Таким образом, мы смогли удалить и большую часть опухоли. Итак, теперь мы подходим к базе, и опять же, вы получаете эти аномальные сосуды, потому что они там прикрепляются. Итак, вот МОИСЕЙ, и мы держимся на расстоянии, мы опрыскиваем местность МОИСЕЕМ. Вы можете видеть, что прицельный луч здесь мешал нашему обзору, потому что вы получаете яркое отражение от прицельного луча.Итак, я выключу луч прицеливания, когда увижу это. Здесь вы увидите, что мы убираем прицельный луч, а может, даже просто выключаем. Да, мы выключили.
Д-р Манту Гупта:
Теперь вы можете видеть основу более четко, потому что у меня нет яркого отражения с зеленым светом, а затем медленно опрыскиваю область. Вы видите, что можете просто свернуться. Вы видите беловатый участок от побледнения. В какой-то момент иногда вы не видите, куда идете. Итак, я думаю, в какой-то момент мы снова включили свет, но при очень слабом освещении.Поскольку мы максимально удалили опухоль с помощью корзины, все, что нам действительно нужно было сделать, это получить базу здесь. Итак, вся эта опухоль размером 3,7 см оказалась опухолью очень и очень низкой степени злокачественности. Фактически, вероятно, более или менее PUNLMP, папиллярное уротелиальное новообразование с низким потенциалом злокачественности. Так что хорошо для нее. Мы спасли ее от нефроуретерэктомии и почки. Мы важны для нее, потому что у нее синдром Линча.
Доктор Келли Хили:
Вы упомянули, что в некоторых случаях вы используете интродьюсер для доступа к опухолям.Не могли бы вы подробнее описать, каковы ваши решающие факторы и какой идеальный случай для интродьюсера с опухолью?
Д-р Манту Гупта:
Да, много опухолей и множественных чашечек, очень, очень обширное заболевание, и вы не собираетесь тратить на это пару часов, два, три часа или больше, вот когда я думаю, что кожух доступа полезен . У вас будет непрерывный поток, улучшится ирригация, вы защитите почки, не оказывая высокого давления. Я все равно не использую орошение под давлением, но если я чувствую, что мне понадобится орошение под давлением, чтобы получить хорошую визуализацию для правильного выполнения работы, я использую защитный кожух.Но это довольно редко. Я редко использую интродьюсеры для доступа к каким-либо из моих камней или больных раком. Больше никогда.
Доктор Келли Хили:
Но вы всегда сначала проверяете без прикосновения.
Д-р Манту Гупта:
Да, без касания [неразборчиво 00:51:03]. Итак, я думаю, что это конец фильмов. Не знаю, можно ли сейчас ответить на какие-то вопросы. Я думаю, что есть один на … Келли, ты хочешь взять некоторые из них?
Доктор Келли Хили:
Ага.В частности, каков ваш протокол наблюдения после лечения? Мы знаем, что рекомендации ЕАУ в значительной степени зависят от визуализации и у них есть протокол, но каков ваш личный протокол?
Д-р Манту Гупта:
Итак, если я не уверен на 100%, что получил все поражение, я вернусь в течение месяца … примерно через месяц, чтобы сделать второй осмотр, удалить оставшуюся опухоль и сделать еще биопсию. Если я на 100% уверен, что у нас все получилось, или если в конце осталось много пушистой опухоли, много некротической ткани, которую мне нужно удалить, я подожду еще немного.Потому что я хочу дать ему шанс, чтобы этот некротический материал сошел и вышел наружу, прежде чем я посмотрю. Так что, если это невысокая оценка, и мы не слишком обеспокоены, я подожду три месяца, чтобы сделать второй осмотр. Если меня больше беспокоит, это будет один месяц. Но, думаю, самое подходящее время — от одного до трех месяцев.
Д-р Манту Гупта:
Я всегда снимаю стент. Итак, стент выходит. Если я оставляю стент, я достаю его довольно быстро. В течении 7-10 дней достаю.Потому что, когда я хочу вернуться туда, я не хочу ни покраснения, ни воспаления стента. Я хочу, чтобы в следующий раз я выглядел как можно дольше, поэтому мне не нравятся стенты. Я думаю [перекрестные помехи 00:52:26].
Доктор Келли Хили:
Я думаю, что из-за той точной визуальной путаницы, которую он может создать, также для патологоанатома он может создать много замешательства и ненужного беспокойства, когда возникает воспаление отека, связанного со стентом.
Д-р Манту Гупта:
Ага.Я думаю, здесь есть вопрос по поводу Митогеля. Думаю, там говорили о Митогеле. У меня ограниченный опыт работы с Митогелем. У меня был хороший опыт работы с митомицином, и с годами я все больше и больше разочаровывался в митомицине. Раньше я терял ее более обильно, особенно при низкоуровневой болезни. Я считаю, что это очень полезно для мочевого пузыря и предотвращает рецидивы мочевого пузыря. Итак, я думаю, что в любом из этих случаев очень полезно поместить часть мочевого пузыря в конце корпуса, даже если вы не поднесете его к почке.Допустим, вы оставляете стент, например, для предотвращения имплантации в мочевой пузырь, но это вызывает стриктуры мочеточника, поэтому меня это всегда беспокоит.
Д-р Манту Гупта:
Я думаю, что в императивных случаях, подобных тому, что я вам показал, я думаю, что Mitogel будет хорошим вариантом для таких людей, у которых было заболевание низкой степени тяжести во многих областях, вы просто не могли удалить все это. Я думаю, что Митогель может быть хорошим вариантом. Но я не могу много говорить об этом, потому что у меня нет такого большого опыта.Келли, у тебя есть какие-нибудь мысли?
Доктор Келли Хили:
Нет, я предполагаю, что меня беспокоит, и на основании некоторых исследований, что митомицин [неразборчиво 00:53:38] действительно вызывает феномен стриктуры, и это касается. Так что это больше не стандартная часть моей практики, но я знаю, что это все еще часто делается.
Д-р Манту Гупта:
Ага, есть много вопросов по пересечению судов. Конечно, как пересекающий сосуд я не делаю эндопиелотомию. Я всегда проверяю КТ-урограмму.Подавляющее большинство UPJ, которые я вижу, 95%, я отправляю своему коллеге, чтобы сделать роботизированную пиелопластику. Я могу выбрать случаи, когда у них есть камни или очень легкая преграда и нет доказательств пересечения сосуда или вторичного UPJ у кого-то, кто не прошел предыдущий этап роботизированной пиелопластики. Это идеальные случаи. Я очень разборчив в выборе того, кого сейчас выбираю. Раньше мы делали так много таких вещей, теперь уже не так много.
Д-р Манту Гупта:
Здесь возникает вопрос о двусторонней папиллярной гипертрофии у молодой женщины с рецидивирующей макрогематурией.Я бы проверил, нет ли у них серповидно-клеточной анемии. Итак, приготовление серповидноклеточных клеток, убедитесь, что этого там нет. Исключите туберкулез и другие заболевания. У некоторых из этих пациентов будет просто атриовентрикулярная фистула или [неразборчиво 00:54:37] образование, которое ее вызывает. Это может быть очень и очень тонко. Итак, я ищу любые аномалии сосудов вдоль этих сосочков, и если я обнаруживаю их, я просто лечу их лазером Nd: YAG или гольмиевым лазером на расстоянии. Иногда это просто крошечная атриовентрикулярная мальформация, которая прекратится, как только вы начнете лазерную обработку участков, которые выглядят ненормально.
Доктор Келли Хили:
Есть несколько вопросов о Mini-Perc и о том, как это может сочетаться с лечением непроходимости UPJ?
Д-р Манту Гупта:
Я только что сделал один вчера, я сделал антеградную эндопиелотомию с кем-то, у кого были камни, и мы, кстати, нашли UPJ. На самом деле я использовал [Boolean 00:55:14] лазер для этого. Мы сделали это через Mini-Perc. Таким образом, это очень приятно в Mini-Perc, потому что лазерное волокно не так сильно вибрирует. Итак, я использую 365 микронное волокно, поэтому оно не так сильно вибрирует, 200 микрон вибрируют больше, 550 слишком сильно ограничивают поток.Итак, 365, я думаю, оптимальное волокно для эндопиелотомии.
Д-р Манту Гупта:
У меня есть своя методика, при которой я прорезаю почечную лоханку сначала лазером. Я знаю, что в почечной лоханке нет сосудов, поэтому я прорезаю почечную лоханку и как только прохожу [неразборчиво 00:55:44] почечной лоханки, я рассекаю мочеточник снаружи, сверху и снизу. Это. После того, как мочеточник полностью освободился, и я знаю, что снаружи мочеточника нет сосудов, я разрежу внешнюю стенку мочеточника, ведущую в просвет мочеточника по катетеру.Таким образом, вы действительно можете контролировать то, что делаете, и при этом вызывать очень небольшое кровотечение. Так что да, я сделаю это в отдельных случаях.
Доктор Келли Хили:
А как насчет постов управления трубками при эндопиелотомии, а также при лечении опухолей верхних отделов тракта?
Д-р Манту Гупта:
При эндопиелотомии я всегда оставляю стент, стент с шестью ветвями. Мне нравятся силиконовые стенты, они вызывают меньше раздражения, они будут в течение шести недель. Итак, я использую силиконовый стент на шесть ветвей.Я не чувствую необходимости в большем. Я не думаю, что эндопиелотомические стенты необходимы. Я не нашел никакой разницы в шансах успеха —
Доктор Келли Хили:
Или с тандемными стентами? Не совсем.
Д-р Манту Гупта:
Да, я не думаю, что это имеет значение. [перекрестные помехи 00:56:34]. Да. Нет хорошей литературы по этому поводу. Итак, я использую обычный стент. Я всегда оставляю Фолея на 24 часа для пациентов с эндопиелотомией, потому что могут быть экстраполяции, особенно когда вы разрезаете жир на всю толщину.Будет экстраполяция, так что вам нужен катетер Фолея, но еще и нефростомия, если я собираюсь чрескожно. Им это не нужно, и они действительно лучше обходятся без этого. Вы не хотите, чтобы моча снова поднималась по нефростоме, вы хотите, чтобы она шла в правильном направлении, и вы хотите, чтобы их тракт запечатывался, потому что их почечная лоханка и чашечки имеют тенденцию действительно расширяться. Им потребуется больше времени, чтобы запечатать этот нефростомический тракт, поэтому вы не хотите, чтобы через него проходила трубка. Вы хотите, чтобы он начал герметизировать сразу же с помощью хорошего катетера Фолея и стента для дренирования.
Доктор Келли Хили:
Еще несколько вопросов по вашему митомицину. Я вижу верхний тракт [неразборчиво 00:57:22] вне установки [неразборчиво 00:57:25]. Повышение эффективности родоразрешения за счет ретроградных стентов с открытым концом и одиночных пигтейлов. Вы просто занимаетесь этим в офисе или …
Д-р Манту Гупта:
Да, мы приводим пациентов в офис, и я устанавливаю французский катетер с гибким наконечником Pollack Catheter 5. Катетеры Поллака хороши тем, что их можно использовать без проводника, потому что они имеют гибкий наконечник.Я просто сделаю цистоскопию, приложу ее к почечной лоханке. Если у меня есть флюоро, это прекрасно. Вы можете сделать ретроград, убедитесь, что он находится в нужном месте. Но, как правило, в первый раз нужно убедиться, что вы оказались в нужном месте. Возможно, вы захотите сделать флюорографию, а затем отметьте … вы знаете, как далеко вы его проведете в следующий раз. Поэтому в дальнейшем я не использую фтор. У мужчин, как правило, если вы вводите катетер Минтая через последнюю черную [неразборчиво 00:58:09] в анусе, то это в почечной лоханке. Женщины, это на 17 отметок от дистального прохода уретры.17 отметок, показывающих снаружи, примерно соответствуют почечной лоханке у большинства пациентов.
Д-р Манту Гупта:
Митомицин закапывают в кабинете в течение часа, затем я вынимаю мочеточниковый катетер и оставляю его в мочевом пузыре еще на час. Затем они возвращаются на следующей неделе, чтобы сделать это снова. Я провел исследование на модели свиней ex vivo, которое показало, что это намного эффективнее, чем использование двойной J для попытки рефлюкса или нефростомической трубки. С нефростомической трубкой происходит то, что перистальтика переносит жидкость, которую вы вводите в почечную лоханку или чашечки прямо по мочеточнику, и у вас очень мало времени для купания.Итак, вам нужно это время для контакта. У вас нет времени на контакт с нефростомической трубкой.
Д-р Манту Гупта:
С двойным J через Фоли вы получаете больше времени контакта, но вы получаете пропускаемые области. Итак, там, где у вас есть эти маленькие дырочки в двойной букве J, эти области будут затронуты. Итак, что мы сделали, так это использовали в нашем исследовании индигокармин или метиленовый синий в высокой концентрации, чтобы показать области, которые были затронуты. Вы можете увидеть пропущенные поражения. Мы видели области, которые соприкасались, но подавляющая часть мочеточника и собирательной системы не обрабатывалась тем, что вы вводите.Итак, я думаю, что мочеточниковый катетер заставляет жидкость проходить по мочеточниковому катетеру … конечно, вы должны убедиться, что у вас нет стриктуры мочеточника, иначе вы можете создать давление. Мы всегда используем низкое давление на … вообще без давления, только гравитацию, и стараемся, чтобы столб жидкости был ниже 20 сантиметров над мочевым пузырем, чтобы у нас не создавалось давление в почках, когда мы это делаем. .
Доктор Келли Хили:
Понятно.
Доктор Джаред Винокер:
Хорошо, фантастика.Я думаю, мы как раз вовремя. Любые нерешенные вопросы, я призываю всех наших зрителей вернуться на веб-сайт эндоурологии позже, где мы будем загружать, как запись сегодняшнего вебинара, так и транскрипцию, и мы попросим наших двух экспертов продолжить и ответим на все эти вопросы за вас. Но, конечно же, благодарность доктору Келли Хили и доктору Манту Гупте за то, что они здесь. Мы также хотим поблагодарить всю эндо-организацию, а также комитет по планированию, возглавляемый, в частности, доктором.Адриан Джойс и доктор Бен [Шу 01:00:15].
Доктор Джаред Винокер:
Обязательно зайдите в то же время на следующей неделе, мы собираемся обсудить использование тулия для ретроградной интраренальной хирургии. Конечно, мы хотим поблагодарить наших спонсоров в Lumenis за их щедрую поддержку этой образовательной деятельности. Спасибо большое.
Доктор Келли Хили:
Всем спасибо.
Д-р Манту Гупта:
Мы собираемся ответить на некоторые вопросы вебинара, которые были заданы слушателями.Некоторые из начальных вопросов касаются настроек лазера для эндопиелотомии. Думаю, я это обсуждал. Я обычно использую 1 Джоуль и 10 Гц с оптоволокном MOSES. Если я не использую модовое волокно, обычно я начинаю с 0,5 и 5, а затем медленно набираю номер, просто чтобы посмотреть, какой эффект оказывает ткань. Это просто моя общая политика: начинать с низкого уровня, а затем подниматься выше, когда нам это нужно. Никогда не делайте эндопиелотомию при пересечении сосуда, за исключением случаев, когда у них уже была пиелопластика, когда сосуды были переведены на другую сторону.Итак, как мы знаем, передние пересекающиеся сосуды обычно вызывают обструкцию. Но, если они уже перенесли пиелопластику, иногда сосуд может оказаться на другой стороне, сосуд, пересекающий задний проход, который был направлен на операцию UPJ, которая потерпела неудачу. В таком случае я возьму на себя его, но я просто буду держаться подальше от пересекающих судов. Итак, если теперь это задняя часть, я отрежу немного больше спереди, чем обычно, но всегда сбоку.
Д-р Манту Гупта:
«Можно ли запускать лазер вслепую?» Это не мое предпочтение.Я предпочитаю всегда стрелять из лазера под прямым углом. Однако в некоторых ситуациях, как мы показали в случае, это невозможно, потому что вы не можете поместить волокно в нужную область. В этом случае вы начинаете очень медленно и делаете поверхностный разрез, чтобы увидеть, где он находится. Как только у вас получится сделать небольшую канавку, это станет легче делать по мере того, как вы сможете это сделать. Но, конечно, это не должно быть тем, чем вы должны заниматься, если у вас нет большого опыта работы с лазерами и не делали это много раз в прошлом.Итак, я бы сказал новичку или начинающему человеку, выполняющему такие процедуры, вы не должны стрелять вслепую.
Д-р Манту Гупта:
«Было бы проще извлечь камень с помощью Mini-Perc?» Думаю, они говорят о первом случае, когда мы сделали эндопиелотомию. Конечно, но те камни были совсем маленькими, 5 миллиметров. На самом деле, они вместе были 5 миллиметров, то есть немного меньше этого. Так что я думаю, что это, вероятно, не лучший показатель для Mini-Perc.Как видите, камни можно было удалить вообще без какой-либо фрагментации.
Д-р Манту Гупта:
Мы говорили о стентах. Я предпочитаю 6 французских стентов. Я не думаю, что тандемные стенты имеют значение. У меня недостаточно доказательств, чтобы утверждать, что технология MOSES повышает эффективность эндопиелотомии. Я бы просто сказал, что при определенных обстоятельствах это делает процедуру более гладкой, может быть, меньше кровотечений. Но я бы не сказал, что в целом он работает лучше или что он повышает уровень успеха.Для этого недостаточно доказательств. Опять же, я не думаю, что вам нужен стент большего размера.
Д-р Манту Гупта:
Обычно для эндопиелотомии я оставляю стенты на шесть недель. В этом нет настоящей науки. Это просто то, что было сделано в первоначальных документах, и, похоже, это работает. У меня нет убедительных доказательств того, что четыре недели или восемь недель были бы хуже или лучше, чем шесть недель, но то, что я начал делать давным-давно, и я продолжал это делать. Я удаляю стент, УЗИ не делаю сразу, но обычно мы делаем контрольную визуализацию примерно через четыре недели.Если, конечно, меня не беспокоит, по какой-то причине я могу сделать это через неделю, но, как правило, примерно через месяц, когда мы делаем нашу КТ-урограмму или УЗИ для последующей визуализации.
Динамик 4:
Извини, Манту, могу я задать тебе вопрос? Вы говорили о том, что вам действительно стоит это делать, если у вас есть опыт, а не просто так. Какие подводные камни больше всего беспокоят даже для опытного человека? Какое самое серьезное осложнение может возникнуть во время процедуры и после нее?
Доктор.Манту Гупта:
Я думаю, это кровотечение, это то, о чем мы все беспокоимся. Что вы собираетесь столкнуться с судном. Я думаю, вас все равно можно обмануть, даже если у вас есть сосуд для КТ урограммы
.
Доктор Келли Хили:
Мм-хм (утвердительно) —
Д-р Манту Гупта:
Я всегда смотрю на это сам, потому что часто они не сообщают об этом. Я не думаю, что достаточно просто полагаться на отчет. Вам действительно нужно взглянуть на это с разных точек зрения.Я тщательно прохожу через это. Сагиттальные виды, аксиальные виды, коронарные виды. Я убедился, что это хорошее исследование, что в нем есть артериальная фаза, внимательно ищите этот сосуд, пересекающий нижний полюс. Но я все еще осторожно иду в эту спокойную ночь. Очень полезно просто пройти слой за слоем, а затем использовать тупое рассечение. Как только вы займете исходное положение, вы можете вставить уретероскоп и просто осторожно разделить ткани, чтобы у вас было немного места для работы и осмотра. Иногда вы видите сосуд и можете избежать его.
Д-р Манту Гупта:
Но да, я думаю, что кровотечение — это серьезная проблема, и это может быть опасное для жизни кровотечение. Таким образом, вы должны быть готовы к тому, чтобы иметь возможность отвезти пациента в отделение IR и эмболизировать его, если это необходимо. К счастью, это было довольно редко. Но я думаю, что это должно быть доступно. Так что, я думаю, да, новичку не следует браться за это, и он хочет попробовать сделать это впервые в дороге, не имея некоторого опыта.
Динамик 4:
А как насчет долгосрочной структурной ставки… Извините.
Д-р Манту Гупта:
Частота рецидивов —
Динамик 4:
Простите, стриктура мочеточника.
Д-р Манту Гупта:
Из мочеточника, после эндопиелотомии или после … Ага.
Динамик 4:
Сказав, дело с поражением уретры.
Доктор Келли Хили:
Ну ладно.
Д-р Манту Гупта:
Для опухолей — да. Я не видел слишком много после лечения опухоли, но многое видел после митомицина.Вот почему я так осторожен с митомицином, если ты что-то сделал с мочеточником. Даже если у вас плотный мочеточник, вам нужно пройти через опухоль, и тогда вы получите митомицин. Я видел стриктуры от простого расширения мочеточника. В этом месте вам пришлось его расширить. Вот почему мне тоже не нравятся кожухи для доступа, потому что я думаю, что они создают больше травм в определенных областях мочеточника. Я видел некоторых пациентов, которых направили ко мне после того, как им уже сделали биопсию в другом месте с использованием интродьюсера.Затем, со стриктурой, на мой первый взгляд, она уже есть. В тех случаях причиной этого был кожух доступа. Но митомицин определенно усугубляет ситуацию.
Доктор Келли Хили:
Кроме того, опухолевые свойства … окружных опухолей, скажем, у пациента с более высоким риском, у которого больше императивных показаний для сохранения нефронов. Я был бы более склонен, даже если это будет периферийным, разрешить их ограничивать и удерживать от диализа, зная, что они могут стать [неразборчиво 01:06:59], но это обсуждение с пациентом до операции, если вы еще ничего не знаю об особенностях опухоли.Но, я думаю, в значительной степени это зависит от особенностей опухоли, будь то стебель, выщипывание и обработка основания. Затем, с выбором лазера, выборочное использование неодима только для почек и гольмия для мочеточника, опять же с длительным [неразборчиво 01:07:19], что было хорошим вариантом как для гемостаза, так и для лечения опухоли.
Д-р Манту Гупта:
Многие спрашивали о доступной оболочке. Думаю, я говорил об этом. Я предпочитаю не делать этого, но, опять же, это полезно для длительного случая или когда вы чувствуете, что справитесь с ним лучше из-за количества заболеваний, или вы беспокоитесь о ирригации? Вы не можете получить хорошую визуализацию, потому что она кровоточит.Тогда вам нужно будет немного надавить. Если вы собираетесь использовать давление, я бы предпочел иметь там защитный кожух, чтобы минимизировать давление. Меня всегда беспокоит экстравазация опухоли в копчиковые пазухи, распространение на собирательные протоки почки. Так что, если вам нужно всегда использовать давление, возможно, лучше в этот момент повесить лист доступа.
Динамик 4:
Вы показали действительно хороший пример удаления всей опухоли на блоке после этого с помощью корзины, но как насчет людей, которые либо используют, как вы сказали, Piranha или BIGopsy, либо даже, просто, некоторые схватки, чтобы попытаться отобрать кусочки? во время там.Разве доступ к интродьюсеру не облегчил бы повторную биопсию?
Д-р Манту Гупта:
Да, если у вас нет опыта подъема по мочеточнику без листа доступа, то определенно лист доступа облегчит выполнение нескольких биопсий.
Доктор Келли Хили:
С BIGopsy вам это в принципе и нужно. Но вы можете [неразборчиво 01:08:37] опухоль голоса с помощью корзины, которая также дает онкологические преимущества, но дает отличный образец ткани.
Динамик 4:
[неразборчиво, 01:08:47], я знаю, особенно, с этой большой папиллярной опухолью, которая довольно громоздка и, я уверен, устрашает любого утерероскопически.Есть ли какие-либо мысли по поводу использования мини- или обычного доступа к биопсии или [неразборчиво 01:09:01] этой опухоли?
Д-р Манту Гупта:
Я этого не уловил. Какой доступ?
Динамик 4:
Чрескожный.
Д-р Манту Гупта:
О, чрескожно. Да, я делаю несколько чрескожных резекций. Я только что сделал сегодня утром один для большого … это оказался фиброэпителиальный полип, но он был в мочеточнике. Чрескожный доступ отличный.Я думаю, что он отлично справляется с большинством пациентов. Более инвазивно, чем нужно, при опухолях мочеточника. Но иногда комплексный подход — это единственный способ добраться до стебля опухоли и попытаться получить ее для начала, особенно с фиброэпителиальным полипом.
Д-р Манту Гупта:
Ага. Это отличная технология, просто нужно тщательно выбирать —
Доктор Келли Хили:
Похоже, что картирование очень важно для получения наилучшего несложного изображения ткани до того, как вы начнете биопсию и ее лечение.Так что меня всегда просто интересовал, скажем, начальный чрескожный доступ, потому что в каком-то смысле он совсем другой … не очень травматичный, но определенно манипуляции с проволокой, прежде чем увидеть ткань. Итак, можете ли вы просто пройти алгоритм уретероскопии с картированием до Perc, или вы бы заранее выписали кого-то Perc для лечения опухоли?
Д-р Манту Гупта:
Да, я почти никогда не выписывал Перк пациенту с опухолью. Я всегда смотрел туда и не доверяю чужой оценке того, что там было.Вы всегда хотели бы сделать это самостоятельно, прежде чем я сделаю Perc. [перекрестные помехи 01:10:28] в то же время или раньше, я предпочитаю раньше, чтобы узнать, во что вы ввязываетесь. Но да, очевидно, что при тяжелой болезни и объемных опухолях у вас может появиться много кровотечений с помощью Percs. Итак, нужно быть очень рассудительным и осторожным. Всегда старайтесь получить доступ к области, где нет опухоли, чтобы не вызвать кровотечение сразу. Кнопка стала моим любимым инструментом для многих из этих опухолей в системе сбора, потому что она обладает хорошими коагулирующими свойствами и потому, что вы можете очень хорошо сбрить опухоль, даже большую опухоль, с очень небольшим кровотечением.Вы можете использовать парусный спорт для всей процедуры. Это биполярное расстройство. Итак, я использовал кнопку для многих, многих процедур. Это фантастика в почках. Если вы думаете, что опухоль собирается в паренхиму, вы можете даже сбросить паренхиму с очень небольшим кровотечением с помощью кнопки.
Доктор Келли Хили:
Это скорее паллиативные пациенты. Это верно?
Д-р Манту Гупта:
Нет, я вылечил этим многих пациентов.
Доктор Келли Хили:
Ага, [перекрестные помехи 01:11:31] —
Доктор.Манту Гупта:
Солитарные почки, опухоль высокой степени злокачественности, переходящая в паренхиму. Вы все еще можете вылечить это, вам просто нужно быть очень агрессивным, но это можно сделать. Итак, рецидивы стриктуры после лечения стриктур мочеточника, конечно же. Стриктуры длиннее сантиметра более склонны к повторению. Стриктуры, связанные с ишемией, чаще повторяются. Стриктуры, которые проникают очень глубоко в ткань, на всю толщину и приводят к фиброзу за пределами почки или связаны с камнями, вросшими в мочеточник.Эти показатели успеха снижаются.
Д-р Манту Гупта:
Итак, существует множество различных типов стриктур мочеточника, и показатели успешности лечения сильно различаются. Я думаю, что в целом показатель успешности короткой сегментарной стриктуры без [неразборчиво 01:12:22] фиброза вокруг мочеточника очень хорош. Я бы сказал, что где-то от 70 до 80% успеха. Это с надрезанием, надуванием и нанесением кеналога. Я думаю, это лучшее, что вы можете получить. Но да, высокая частота рецидивов.Так что я бы больше не стал этого делать. Я думаю, возникает вопрос, сможете ли вы когда-нибудь сделать повторный разрез стриктуры, которая однажды потерпела неудачу. Думаю, если вы сделали это сами в первый раз, сделали это хорошо, я не вижу смысла повторять это. Если не удастся, разрез, я не думаю, что второй раз будет успешным. Так что я обычно рекомендую это для реконструктивной хирургии.
Д-р Манту Гупта:
Кто-то спросил о катетере Фолея. Я оставляю его только на 24 часа, у меня никогда не было проблем.Очевидно, что с кем-то, у кого очень, очень сильно расширена почечная лоханка, в таких случаях вы можете оставить аппарат Фолея на более длительный срок, чтобы получить лучшую декомпрессию. Может быть, 48 часов вместо 24. Но для подавляющего большинства пациентов, я думаю, однажды все в порядке. Есть слой, который образует слой фибрина … который формируется в областях даже размера. Кроме того, во внутреннем тракте вы прошли через кожный тракт. Обычно это уплотняет, и в таких случаях не беспокоит экстравазация.
Доктор Келли Хили:
Это для мужчин и женщин или только для людей с закупоркой выходного отверстия в исходном состоянии?
Д-р Манту Гупта:
Мужчины и женщины, но, очевидно, да, вы подняли хороший вопрос. У кого-то, у кого ДГПЖ при мочеиспускании под высоким давлением, может быть больше утечек из нефростомического тракта, если вы не оставите логическое значение, но вы можете дольше, чем 24 часа. Вы всегда можете вставить один обратно, так что да, я был бы с ними особенно осторожен. Некоторым из тех пациентов, у которых я оставил катетер Фолея дольше, у тех, у кого есть [неразборчиво 01:14:03] остатки или мочеиспускание под очень высоким давлением, они держат его немного дольше, это может помочь в герметизации нефростомического тракта.Или, если вы делаете эндопиелотомию, убедитесь, что это не экстравазитирует.
Д-р Манту Гупта:
NBI, это хороший вопрос. Итак, я использую систему Storz, как вы видели, и у нее есть CLARA + CHROMA, что не то же самое, что NBI, и это не то же самое, что синий свет. Собственная проприетарная система. С CLARA + CHROMA кровеносные сосуды лучше видны. Вы можете это увидеть. Лучшее освещение с CLARA + CHROMA и более резкое изображение. Вы можете видеть сосуды более четко, и это то, что вы видели в некоторых видео, которые я использовал.Но это не то же самое, что NBI. Я думаю, что NBI лучше видит эти опухоли, а синий свет, наверное, даже лучше. Но я не думаю, что в верхних отделах тракта синий свет играет слишком большую роль из-за того, что с ним трудно справиться.
Д-р Манту Гупта:
Узкий ремешок, я использовал его, когда был в Колумбии, и я думаю, что это здорово, просто у меня его нет. В офисе у меня NBI. Итак, если я провожу последующее наблюдение, у этих пациентов в офисе проводят уретероскопию, которую мы делаем регулярно.Я использую NBI там, чтобы увидеть, не пропустили ли мы какие-либо поражения, чтобы увидеть, есть ли какие-либо поражения, которые нужно лечить. Но да, это предел того, что у нас есть. Келли, что-нибудь добавить к этому?
Доктор Келли Хили:
Не совсем техника, но, более или менее, как это действительно требует бдительного пациента, сговорчивого пациента и бдительного хирурга.
Д-р Манту Гупта:
Кто-то спросил о BCG. Я не делаю БЦЖ сразу после резекции только из-за риска абсорбции и системных побочных эффектов синдрома БЦЖ.Таким образом, вам нужно подождать несколько недель, минимум три-четыре недели после резекции, чтобы получить БЦЖ. Опять же, БЦЖ полезна при поражениях высокой степени злокачественности. Я не думаю, что это играет большую роль в поражениях низкой степени злокачественности. Раньше я употреблял гораздо больше БЦЖ, чем сейчас. Я думаю, теперь мы переходим к [неразборчиво 01:16:14], вы бы [неразборчиво 01:16:14] меня, если это поражение высокой степени для подавляющего большинства, если только это не является действительно настоятельным показанием для лечения.
Д-р Манту Гупта:
Тогда я принимал интерферон БЦЖ.Я считаю, что это работает немного лучше для верхних отделов тракта. Никакая наука не поддерживает меня в этом. Но мы опубликовали его для СНГ, и он очень хорошо работает для СНГ. Как известно, сепсис БЦЖ сопряжен с большим риском. Если вы собираетесь делать БЦЖ, лучше вводить ее через мочеточниковый катетер, а не через нефростомическую трубку. Я думаю, что при использовании нефростомической трубки риск сепсиса выше.
Доктор Келли Хили:
Вы пытались получить представление о собираемом объеме системы, с которым большинство пациентов не может справиться, но есть риск сепсиса, о котором вы говорите?
Доктор.Манту Гупта:
Да, это должна быть система низкого давления, и нет хорошего способа ее измерить, но кто-то, у кого есть препятствия, не будет делать БЦЖ этим пациентам. Я всегда получаю это от силы тяжести. Опять же, мешок висит под действием силы тяжести. Я использую [неразборчиво 01:17:14] камеру, чтобы дать ее, которая представляет собой камеру, которую вы заполняете до определенного уровня, и она капает внутрь. [Неразборчиво 01:17:21] камера, одна капля в секунду . Итак, 60 капель равняются одной CC. Итак, одна капля в секунду эквивалентна 60 CC за час.Итак, я измеряю его с камерой [неразборчиво 01:17:35] с точностью до одной капли в секунду. Если вы это сделаете, то доставите его в течение часа. Затем высота снова не должна превышать 10–20 сантиметров над пациентом, чтобы минимизировать вероятность повышения давления. Итак, давление начинает нарастать и перестает течь. Если он перестает течь, вы не поднимаете его. Значит, есть препятствие. Тогда вы знаете, что что-то не так.
Для чего нужна прививка Манту? Размеры по норме
Пожалуй, невозможно найти ни одного человека, который хотя бы раз в жизни не пробовал Манту.Как правило, во всех школьных учреждениях это
процедура обязательная. Манту — вакцинация, размер которой показывает, сколько в организме человека иммунных клеток, определяющих наличие туберкулезной палочки. А от того, сколько их будет, реакция на вакцинацию будет больше.
Особенности вакцинации
Обычно после подкожного введения специальной вакцины на вторые, реже на третьи сутки в этом месте появляется специфическая пломба. Это покраснение круглой формы и красноватого оттенка, в незначительной степени выделяющееся на поверхности кожи.Вакцинация Манту, размер которой анализируется через семьдесят два часа, и это считается наиболее достоверной информацией. Поэтому в этот период ее осматривает специалист.
Что означают размеры вакцины
Реакция на пробу Манту — это результат, который показывает здорового человека или ему необходимо дополнительное, более полное обследование. Диаметр уплотнения — это размер вакцины Манту, норма определяется ее границами, а покраснение вокруг так называемой «петлицы» не учитывается.Если папула отсутствует, в результате может быть зафиксирована пигментация. Реакцию Манту следует измерять с помощью прозрачной линейки. Различают следующие результаты:
При положительном результате
Когда сделали Манту (прививка), размеры, по которым он должен соответствовать отрицательному результату, известны, осталось дождаться заключения специалиста. Человек всегда надеется на лучшее и в этом случае совершенно уверен, что его ребенок полностью здоров.Что делать, если ответ положительный?
Не паникуйте и готовьтесь к худшему. Ведь даже если была положительная реакция, это еще не подтверждение наличия такого заболевания, как туберкулез. В организме ребенка есть этот стержень, но ребенок не заразен, так как бактерия не передается через кровь.
Распространяет болезнь воздушно-капельным путем у больных туберкулезом.
Это означает, что ребенок инфицирован, но не болен и не может заразить других, потому что его иммунитет способен подавлять микробы.Если ребенку была сделана вакцина Манту, размер которой при проверке показал положительный результат, его следует поставить на учет у фтизиатра и под его наблюдением. При этом им не запрещено посещать школьные и дошкольные учреждения.
.

 01.07.15 МСКТ ОГК -КТ картина очаговых уплотнений левого легкого — фиброз? (описание уплотнений: в s6 левого легкого субплеврально единичные очаговые уплотнения однородной структуры максимальным размером около 0.2 см с довольно четкими контурами, прилежат к сосудам. В s5 правого легкого субплеврально определяются участки фиброза; единичные лимфатические узлы паратрахеальной группы, однородной структуры, округлой формы, размером до 0.7см с довольно четкими контурами). Фтизиатр поставил диагноз:вираж. Назначил изониазид 0.15 и витамин В6 10 мг. Ребенок лечение получает. Но сопутствующие заболевания: асептический некроз головок бедренных костей 2 слева, 3 справа. Ювенильный остеопороз. Гипотрофия (сейчас рост 122 см,вес 18.4 кг). Мне врач объясняет,что вираж это инфицирование, но этот диагноз ребенку поставили год назад. Подскажите ваши рекомендации по дальнейшему ведению ребенка? Головные боли, слабость, повышенная утомляемость сохраняются. Необходима ли очная консультация у вас? Оксана.
01.07.15 МСКТ ОГК -КТ картина очаговых уплотнений левого легкого — фиброз? (описание уплотнений: в s6 левого легкого субплеврально единичные очаговые уплотнения однородной структуры максимальным размером около 0.2 см с довольно четкими контурами, прилежат к сосудам. В s5 правого легкого субплеврально определяются участки фиброза; единичные лимфатические узлы паратрахеальной группы, однородной структуры, округлой формы, размером до 0.7см с довольно четкими контурами). Фтизиатр поставил диагноз:вираж. Назначил изониазид 0.15 и витамин В6 10 мг. Ребенок лечение получает. Но сопутствующие заболевания: асептический некроз головок бедренных костей 2 слева, 3 справа. Ювенильный остеопороз. Гипотрофия (сейчас рост 122 см,вес 18.4 кг). Мне врач объясняет,что вираж это инфицирование, но этот диагноз ребенку поставили год назад. Подскажите ваши рекомендации по дальнейшему ведению ребенка? Головные боли, слабость, повышенная утомляемость сохраняются. Необходима ли очная консультация у вас? Оксана.
 Им был разработан как старый, так и новый туберкулин.
Им был разработан как старый, так и новый туберкулин. PPD — это осадок, полученный из фильтрата ОТ.Стандартная доза PPD-S в 5 туберкулиновых единиц (TU) определяется как отложенная активность кожных проб, содержащаяся в дозе PPD-S 0,1 г / 0,1 мл. Продукты с маркировкой 1 TU и 250 TU содержат в одну пятую и в 50 раз большую концентрацию антигена, определенного как биоэквивалентный 5 TU PPD-S. Чтобы предотвратить адсорбцию туберкулопротеина на поверхность стекла, добавляется небольшое количество детергента Tween 80.
PPD — это осадок, полученный из фильтрата ОТ.Стандартная доза PPD-S в 5 туберкулиновых единиц (TU) определяется как отложенная активность кожных проб, содержащаяся в дозе PPD-S 0,1 г / 0,1 мл. Продукты с маркировкой 1 TU и 250 TU содержат в одну пятую и в 50 раз большую концентрацию антигена, определенного как биоэквивалентный 5 TU PPD-S. Чтобы предотвратить адсорбцию туберкулопротеина на поверхность стекла, добавляется небольшое количество детергента Tween 80. Т-лимфоциты секретируют цитокины, особенно IFNg; макрофаги рекрутируются и активируются, что приводит к уплотнению и покраснению.Инфильтрат туберкулиновой реакции состоит из моноцитов (80-90%), Т-лимфоцитов CD4, Т-лимфоцитов CD8 и клеток Лангергана. Поражение обычно проходит в течение 5-7 дней, но при сохранении антигена может развиться гранулематозная реакция.
Т-лимфоциты секретируют цитокины, особенно IFNg; макрофаги рекрутируются и активируются, что приводит к уплотнению и покраснению.Инфильтрат туберкулиновой реакции состоит из моноцитов (80-90%), Т-лимфоцитов CD4, Т-лимфоцитов CD8 и клеток Лангергана. Поражение обычно проходит в течение 5-7 дней, но при сохранении антигена может развиться гранулематозная реакция. При подозрении на гиперчувствительность к компонентам туберкулина у человека вводят 1 ТЕ, а при отрицательной реакции — до 25 ТЕ.
При подозрении на гиперчувствительность к компонентам туберкулина у человека вводят 1 ТЕ, а при отрицательной реакции — до 25 ТЕ. (3) Если реакция везикулярная, это записывается в протокол.
(3) Если реакция везикулярная, это записывается в протокол. Д.
Д.