Симптомы аппендицита, первые признаки у взрослых
Аппендицит или воспаление червеобразного отростка слепой кишки (аппендикса) является распространенной патологией, которую лечат только с помощью хирургической операции.
Аппендикс – это внутренний орган, который обычно находится в нижнем правом отделе живота.
В группу риска входят как взрослые, так и дети, начиная с 3-х летнего возраста. Симптомы при аппендиците отличаются в зависимости от стадии заболевания и от возраста пациента (молодые женщины болеют чаще, чем мужчины и пожилые люди).
Особенно опасен аппендицит для беременных и для пожилых.
Первый признак аппендицита у мужчин женщин и детей – боль в животе
Основной и главный симптом аппендицита при классическом расположении – постоянная колющая (иногда ноющая) боль, которая начинается внезапно, без ярко выраженной причины, чаще во второй половине дня.
Первоначально характерная болезненность ощущается в районе пупка и выше (это эпигастральная зона), затем наблюдается изменение характера болевых ощущений, они становятся более выраженными, интенсивными и локализуются в правой стороне в подвздошной области (в нижней части живота справа).
Человек в этом состоянии не может легко ходить. Как и при ходьбе, при кашле и при смехе человека беспокоят приступы сильной острой боли. Единственное, что может делать больной – это лежать в определенном положении на правом боку или на спине, иначе значительно усиливается болезненность.
Если расположение аппендикса нетипичное (ретроцекальный аппендицит встречается в 5%-12% случаев, а тазовый в 8 – 19%), то болевые ощущения из эпигастрия (так называют околопупочную область) смещаются не в нижний правый отдел живота, а в паховую область, в поясницу или в подреберье в зависимости от особенностей расположения аппендикса. Хотя сначала, как и при обычном аппендиците, резко возникает постоянная, колющая боль, в этих случаях часто наблюдается медленное нарастание симптомов, выражены они слабо, из-за чего клиническая картина заболевания не яркая.
При тазовом расположении аппендикса (слепая кишка расположена в области малого таза и нередко близко к мочевому пузырю и к прямой кишке) болеть может в зоне над лобком. Болевые ощущения носят неприятный характер и схожи с теми, что наблюдаются при воспалении органов мочеполовой системы.
Болевые ощущения носят неприятный характер и схожи с теми, что наблюдаются при воспалении органов мочеполовой системы.
Важно! Если боль резко стихает и исчезает, это может свидетельствовать о начале процесса омертвения нервных клеток стенок отростка. Это верный признак того, что будет перитонит (который сопровождается очень сильной болью, слабостью, лихорадкой и даже потерей сознания), который приводит к осложнениям и даже к смерти. Поэтому при подозрении на аппендицит надо срочно вызывать скорую помощь.
Стадии развития или виды аппендицита
Общий срок развития аппендицита – 48 часов или двое суток. После этого воспаление приводит к серьезным осложнениям, что опасно для жизни человека.
Классификация форм острого аппендицита по степени его развития следующая:
- Классический аппендицит начинается с возникновения благоприятных условий для развития патогенной микрофлоры, в результате чего появляется воспалительный процесс на слизистом слое оболочки внутренних стенок отростка.
 Это катаральная стадия, при которой симптомы скрытые. Она переходит в поверхностную форму, когда уже видно очаг воспаления. Начальный этап длится в течение первых 12 часов приступа.
Это катаральная стадия, при которой симптомы скрытые. Она переходит в поверхностную форму, когда уже видно очаг воспаления. Начальный этап длится в течение первых 12 часов приступа. - Вторая флегмонозная стадия – это когда начинают появляться развивающиеся деструктивные изменения, приводящие к воспалительным процессам во всех тканях стенок аппендикса. После этого воспаляется брюшина и ее раздражение вызывает главные симптомы или проявления болезни. Первый признак характерная боль в правой подвздошной области. Бывает, что происходит образование нескольких очагов воспаления, тогда говорят о флегмонозно язвенном аппендиците. Длится этот этап около 36 часов и начинается на второй день после начала заболевания. В течение этого времени удаление аппендицита не приводит к тяжелым последствиям и протекает легко для человека.
- Гангренозная форма, это запущенная деструктивная стадия поражения, когда из-за некроза (омертвения) тканей отростка происходит потеря чувствительности и у человека исчезают постоянные болевые ощущения.
 Следующая перфоративная стадия – прободение (разрыв) или перфорация стенок приводит к гнойному перитониту (гной выходит из аппендикса, попадает в брюшную полость). Это сопровождается тем, что резко появляется острая боль, и если срочно не сделать операцию наступает смерть.
Следующая перфоративная стадия – прободение (разрыв) или перфорация стенок приводит к гнойному перитониту (гной выходит из аппендикса, попадает в брюшную полость). Это сопровождается тем, что резко появляется острая боль, и если срочно не сделать операцию наступает смерть.
Хронический аппендицит встречается в 1% случаев, чаще у молодых женщин. При этом заболевании воспаление червеобразного отростка постепенное, медленно развивающееся. Главный симптом — усиление болезненных ощущений в правой подвздошной области при физических нагрузках, во время напряжения брюшных мышц при дефекации или во время кашля.
Бывает, что симптомы хронического аппендицита беспокоят человека несколько лет. Заболевание может переходить в острую форму на протяжении всего этого периода. В таком случае применяют консервативное лечение, так снимают воспаление, отек и восстановить процесс кровообращения (прием антибиотиков, диета и питание по часам)
Во время периодического обострения появляется тошнота и рвота, а также наблюдаются расстройства стула (запор, либо понос) и другие симптомы острого аппендицита. Для лечения делают операцию по удалению аппендикса (аппендэктомию).
Для лечения делают операцию по удалению аппендикса (аппендэктомию).
Наиболее частые причины появления аппендицита и его профилактика
Возможные причины появления аппендицита:
- Механическая закупорка просвета червеобразного отростка каловыми камнями из-за запоров (точнее, из-за застоя каловых масс) или закупорку паразитами (при аскаридозе, амебиазе).
- Присутствие онкологических опухолей или других новообразований в просвете аппендикса
- Нарушение кровоснабжения отростка из-за тромбоза
- Деформация аппендикса из-за индивидуальных особенностей его строения
- Смещение отростка во время беременности у женщин
- Переход инфекции на аппендикс от воспаленных органов женской мочеполовой системы (яичников, придатков и т.д.)
- Попадания бактерий в аппендикс из-за дисбактериоза, диареи или повышенного газообразования (метеоризма), а также ругих инфекционных заболеваний
Профилактика аппендицита:
- Правильное питание – наличие в пище достаточного количества овощей и фруктов.

- Лечение от паразитов,
- Лечение с запоров, дисбактериоза, расстройства пищеварения и других нарушений в работе ЖКТ
- Своевременное лечение инфекционных заболеваний
Симптомы у взрослых при аппендиците
Изменение клинической картины у взрослых по часам
| Симптом | I Стадия Катаральный (первые 12 часов) | II Стадия Флегмонозный (от 12 – 48 часов) | III Стадия Гангренозный (после 48 часов) |
|---|---|---|---|
| Аппетит и общее состояние организма | Самый ранний признак, потеря аппетита и общий дискомфорт. Плохой сон. | Аппетита нет. Человек может только лежать на правом боку, либо ложится на спину. | Состояние организма, похожее на сильную интоксикацию при пищевом отравлении |
| Боль | Первоначально боль слабая в эпигастральной области (в районе пупка). Если боль с самого начала очень сильная, это говорит о серьезном нарушении кровообращения отростка из-за тромбоза аппендикулярной артерии. Если боль с самого начала очень сильная, это говорит о серьезном нарушении кровообращения отростка из-за тромбоза аппендикулярной артерии. | Усиление и локализация боли в правой нижней области живота. | Очень сильная. Затем из-за омертвения нервных клеток, боль стихает. Если аппендицит лопнет или произойдет перфорация отростка и его содержимое выйдет в брюшную полость (инфекция распространяется на брюшную полость), это проявляется резкими болевыми ощущениями. |
| Слабость | Незначительная | Более сильная | Невозможно что-либо делать. Сильная слабость может приводить к потере сознания. Это очень опасное состояние. |
| Температура тела | Нормальная или субфебрильная температура (37,3˚С – 37,5˚С) | Повышение до 38˚С (согласно симптому Видмера температура в правой подмышечной впадине немного выше, чем в левой). В прямой кишке при воспалительных процессах температура выше, чем в подмышке примерно на 10 градусов В прямой кишке при воспалительных процессах температура выше, чем в подмышке примерно на 10 градусов | Высокая (от 38˚С – 40˚С). Может приводить к гипертермии или к лихорадке |
| Язык | Отсутствует сухость во рту, у основания есть специфический белый налет. | Не сухой, весь белый | Язык сухой и весь белый |
| Тошнота и рвота | Через 6 часов после начала приступа появляется тошнота, рвотный рефлекс слабый. | Однократная или двукратная рвота свидетельствует о развитии деструктивных изменений. Она не дает облегчения и, по сути, является рефлекторной реакцией организма на боль. | |
| Сухость во рту | Нет | Начинается | Сильная |
| Стул | Расстройства дефекации (запор, иногда понос диарея, метеоризм, вздутие живота, жидкий стул) При тазовом расположении аппендикса — частый жидкий стул со слизью и кровью | ||
| Мочеиспускание | Учащенные позывы к мочеиспусканию (дизурия), если аппендицит располагается около мочевого пузыря | ||
| Пульс | Нарушается, если присутствуют сопутствующие заболевания | 80-85 уд. /мин. /мин. | Учащенный (тахикардия) |
| Давление | Давление повышается, если есть сопутствующие заболевания, которые обостряются при аппендиците. Например, возникает одышка (дыхание затруднено) | Повышенное | |
Симптомы аппендицита у детей
Общее время развития болезни у детей намного меньше, чем у взрослых и длится 24 – 36 часов. В таблице ниже приведена информация о проявлениях болезни по трем основным возрастам, когда присутствует вероятность появления аппендицита. Аппендицит у годовалых детей практически не встречается, а у подростков (с 11 – 18 лет) симптомы схожи с признаками болезни у взрослых.
| Симптом | У детей до 3 лет | У детей от 3 – 6 лет | У детей с 7 – 10 лет |
|---|---|---|---|
| Особенность возраста | Не может сказать, где болит. | Может сказать, где болит, но может не обращать внимания на слабую боль и не говорить родителям. | Ребенок может бояться сказать родителям о боли в животе из-за того, что он напуган. |
| Потеря аппетита | Отказ от еды выделяют, как самый ранний признак аппендицита у детей | ||
| Общее состояние организма (слабость) | Ребенок вялый, его постоянно что-то беспокоит (плохой сон), резкий монотонный плач. | Слабость. Необоснованное раздражение и плач. | Слабость. |
| Боль | Болит живот. Боль усиливается при наклоне вправо. Ребенок не может лежать на левом боку. Болезненные ощущения при ходьбе. При надавливании боль стихает, а если отпустить руку усиливается. При надавливании боль стихает, а если отпустить руку усиливается. | Болит живот, какой характер боли, ребенок сказать не в состоянии | Сначала болит весь живот, затем через 2 -3 часа в классическом случае переходит в правую нижнюю половину. Боль усиливается при наклоне вниз. |
| Температура тела | До 40˚С | 38˚С – 39 ˚С | До 38 ˚С (озноб) |
| Язык |
| ||
| Тошнота и рвота | Возникает тошнота и многократная рвота | Рвота 1 – 2 раза | |
| Сухость во рту | Присутствует на последней стадии заболевания (ребенок хочет пить) | ||
| Стул | Жидкий (иногда со слизью), вызывающий обезвоживание организма. | Вздутие живота (метеоризм или повышение газообразования), задержка стула, но не запор | Редко присутствует запор |
| Мочеиспускание | Болезненное | Нормальное | Нормальное в типичном случае (либо частое, при тазовом расположении) |
| Пульс | Выше нормы | «Симптом токсических ножниц» Пульс не соответствует температуре тела. Он обычно выше нормы. В норме пульс должен повышаться на 10 уд./мин. при повышении температуры на 1˚С | |
| Поведение ребенка | Маленький ребенок не позволяет себя проводить осмотр и подтягивает к себе правую ногу. | Беспокойное | Слабость |
Важно! Если у ребенка в течение 6 часов болит живот, есть температура и другие признаки аппендицита, необходимо срочно обращаться к врачу.
Диагностика аппендицита – симптомы по авторам
Диагностические мероприятия начинаются с того, что врач получает данные о жалобах больного и проводит осмотр. Какие методы применяют, чтобы поставить диагноз — аппендицит? Ниже приведены симптомы по авторам и небольшая информация о том, как их проверяют.
| Автор клинического симптома | Как проверяют | Когда симптом положительный (диагностируют аппендицит) | Cхема |
|---|---|---|---|
| Щеткина Блюмберга | Врач надавливает правой рукой на правую подвздошную область, затем резко отпускает руку. | Человек чувствует сильную боль, когда врач отпускает руку. | |
| Кохера (симптом миграции боли) | Самый важный симптом. Боль начинается в эпигастральной области (возле пупка) и переходит в правую нижнюю половину живота | ||
| Воскресенского (симптом рубашки) | Хирург левой рукой тянет внизу рубашку пациента. Больной делает глубокий вздох, а врач в этот момент проводит пальцами скользящее движение от подложечной области в правую сторону. | Во время остановки движения руки в самом конце, без отрыва от брюшной стенки, появляется резкая боль | |
| Бартомье – Михельсона | Больной ложиться на левый бок. Врач надавливает на место, где располагается аппендицит. Врач надавливает на место, где располагается аппендицит. | Усиливается болезненность во время пальпации | |
| Ровзинга (Ровсинга) | Хирург надавливает пальцами руки на левую подвздошную область живота, а в это время правой рукой проводит толчки по ходу прямой кишки. Перемещение газов в толстой кишке вызывает раздражение отростка. | Появляется болезненность в правой подвздошной области (раздражение воспаленного аппендикса вызывает боль). | |
| Раздольского (Менделя) | Пациент лежит на спине. Тот, кто проводит осмотр, выполняет легкое постукивание пальцами по передней брюшной стенке в правой подвздошной области. | Появляется боль.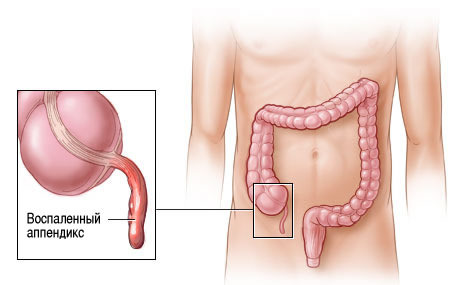 | |
| Ситковского | Человек ложиться на левый бок. | Появляется или усиливается боль в правой подвздошной области. | |
| Иванова | Сравнивается расстояние от пупка до наиболее выступающей части таза слева и справа. | Справа меньше, чем слева | |
| Островского | В положении лежа, прямая правая нога больного поднимается под углом 130˚С и удерживается в этом положении, а затем резко отпускается. | Болит в правой подвздошной области. | |
| Аарона | Врач надавливает в правой подвздошной области | В районе эпигастрия возникает ощущение распирания | |
| Волковича | Больной наклоняется на левую сторону | Боль усиливается в области червеобразного отростка | |
| Крымова | Врач проводит пальпацию наружного отверстия пахового канала | Появляется болезненность в правой половине живота внизу | |
| Образцова | Применяют для диагностики острого ретроцекального аппендицита. Пациент, лежа на спине, поднимает прямую правую ногу. Пациент, лежа на спине, поднимает прямую правую ногу. | Появляются болезненные ощущения | |
| Коупа | Применяют для диагностики тазового аппендицита. Есть два вида проверки этого симптома:
| Появляется боль в месте расположения аппендицита | |
| Габая | Аналогичен симптому Щеткина Блюмберга, (сначала надавливают, а затем резко отпускают руку) только пальпация проводится в пояснице области петитова треугольника | Появляется характерная боль справа | |
| Яуре Розанова | Применяют только, при атипичном (ретроцекальном) расположении аппендикса. Врач надавливает пальцем в т.н. «Пти» Врач надавливает пальцем в т.н. «Пти» | Появляется болезненность | |
У мужчин аппендицит проявляется также легким подтягиванием яичка с правой стороны во время проведения осмотра методом пальпации. Легкое потягивание мошонки также вызывает боль в правом яичке.
У женщин диагностику значительно усложняет, если приступ начался во время месячных.
Важно! Для постановки диагноза необходимо видеть полную клиническую картину. Поэтому при подозрении на аппендицит пациенту необходимо обращение к врачу и срочная госпитализация для более тщательного обследования. В домашних условиях это сделать невозможно.
В больнице, чтобы определить болезнь, обязательно необходимо сдавать общий анализ крови и мочи. Редко хирург назначает проведение ректального обследования (только при низком тазовом расположении) или достаточно часто влагалищное исследование (у женщин так исключают наличие гинекологических и урологических проблем). Если картина неясная, часто необходима дополнительная консультация гастроэнтеролога и гинеколога.
Если картина неясная, часто необходима дополнительная консультация гастроэнтеролога и гинеколога.
Если общий анализ крови показывает повышенное количество лейкоцитов в крови (выше нормы 9 при отсутствии беременности у женщин), это свидетельствует о наличии воспалительного процесса. Если выявляется, что этот показатель превышает 20, есть вероятность разрыва аппендицита (перитонита). Лейкоцитоз наблюдается в 52% случаев заболевания. Иначе медицинские специалисты говорят, что возможно это скрытый аппендицит (анамнез или симптоматика при этой болезни несколько отличается). Количество С-реактивных белков в крови также показывает наличие воспаления (норма у взрослых мужчин и женщин – 10 мг/л, показатели выше нормы могут указывать на воспалительный процесс, за исключением беременных женщин, для которых норма 20 мг/л). Показатели реактивности увеличиваются через 12 часов после начала приступа.
Общий анализ мочи в 25% случаев (при тазовом и ретроцекальном аппендиците), показывает наличие в ней небольшого количества ретроцитов и лейкоцитов.
Если этого мало и точно диагностировать аппендицит не удается, кроме анализов и осмотра больного хирургом, для дальнейшей диагностики и его выявления проводят ряд инструментальных исследований. Чаще УЗИ органов малого таза и лапароскопию. В отличие от ультразвукового исследования, лапароскопический метод позволяет точно определить наличие или отсутствие патологии, и если диагноз подтверждается, аппендицит сразу удаляют. Чаще лапароскопию проводят под общим наркозом, поэтому она имеет ряд противопоказаний.
Чем опасен аппендицит и его осложнения?
Аппендицит опасен своими осложнениями, а точнее их последствиями. Многие из них представляют угрозу для жизни и здоровья человека. Поэтому самое важное значение в успешном лечении патологии и снижения риска смерти имеет своевременное обращение к врачу и ранняя диагностика.
Самые распространенные осложнения аппендицита это:
- Перитонит – это, когда аппендицит лопнул (из-за перфорации или разрыва стенки отростка) и гной попадает в брюшную полость и воспалительный процесс распространяется, вызывая гнойные абсцессы (образование гнойников или свищей на внутренних органах брюшной полости), следствиями которых являются общее заражение крови (сепсис) и смерть.
 Чаще всего поражение затрагивает брюшину и некоторые отделы кишечника. Первые признаки перитонита – резкая боль, сухость во рту и лихорадка. Так как пораженные участки кишечника также потребуется удалить хирургическим путем, операция по удалению перитонеального аппендицита значительно серьезнее и приводит к появлению таких проблем, как: спайки кишечника и кишечная непроходимость.
Чаще всего поражение затрагивает брюшину и некоторые отделы кишечника. Первые признаки перитонита – резкая боль, сухость во рту и лихорадка. Так как пораженные участки кишечника также потребуется удалить хирургическим путем, операция по удалению перитонеального аппендицита значительно серьезнее и приводит к появлению таких проблем, как: спайки кишечника и кишечная непроходимость. - Аппендикулярный инфильтрат – серьезное осложнение, которое приводит к хроническому аппендициту. Вокруг отростка образовывается плотное патологическое образование. Это защитная реакция организма на появление инородного органа. Удалить это образование очень трудно.
- Пилефлебит – наиболее опасное состояние, когда болезнь быстро поражает главные сосуды печени, они воспаляются, и кровоснабжение органа нарушается, что, в большинстве случаев, в результате приводит к смерти.
Показатели количества летальных исходов (случаев смерти) от аппендицита значительно увеличиваются, в критических случаях поступления в больницу пациентов, требующих неотложной помощи, с запущенной болезнью на поздних стадиях со сложным перитонитом или пилефлебитом.
Важно! При подозрении на аппендицит обязательно срочно обращайтесь в скорую помощь независимо от вашего местонахождения! Эта мера может спасти жизнь! До врачебного осмотра нельзя ставить грелку, давать обезболивающие или слабительное.
Лечение аппендицита — срочная аппендэктомия
Лечение аппендицита – это срочная операция по его удалению или аппендэктомия. Хирургическое вмешательство проводят либо через один большой разрез (7-10 см.), либо через три небольших разреза (1 – 2 см.) лапароскопическим методом под общим наркозом.
Для того, чтобы определить место разреза, ориентируются на точку Мак Бурнея.
Чем раньше диагностировали болезнь, тем легче операция протекает для пациента.
Нередко встречаются случаи, когда хирургу уже во время операции становится видно, что аппендицита нет, тогда применяют интраоперационную дифференциальную диагностику. Особенное внимание в ходе лапароскопии уделяют гинекологическим патологиям.
Случай из жизни.Одной пациентке сделали лапароскопию. В ходе обследования обнаружили, что аппендицит сочетается с разрывом яичника.
В большинстве случаев прогноз положительный, затруднение представляют случаи, когда имеет место:
- пожилой возраст
- наличие большого количества сопутствующих хронических заболеваний (серьезные болезни сердца, почек, печени и других внутренних органов)
- запущенная стадия болезни.
Осложнениями после аппендэктомии могут быть:
- Внутреннее кровотечение
- Послеоперационная паховая грыжа (зависит от пациента)
- Образование инфильтратов
- Внутренние абсцессы
- Нагноение швов из-за инфекции
- Спаечные процессы в кишечнике, приводящие к образованию свищей (после удаления аппендицита с разлитым перитонитом)
- Кишечная непроходимость (человек страдает от резких болей и от других опасных последствий)
Послеоперационный период
Сразу после аппендэктомии примерно в течение 12 часов нужно лежать, при этом нельзя кушать и пить. Если необходимо, то на месте разреза устанавливается специальная дренажная трубка, которая необходима для отвода внутренней жидкости и для введения антибиотиков. Ее снимают уже на третий, четвертый день. Какое-то время после операции врач назначает прием обезболивающих препаратов.
Если необходимо, то на месте разреза устанавливается специальная дренажная трубка, которая необходима для отвода внутренней жидкости и для введения антибиотиков. Ее снимают уже на третий, четвертый день. Какое-то время после операции врач назначает прием обезболивающих препаратов.
Во вторую половину первых суток можно будет пить небольшое количество подкисленной воды.
На 2 день, можно немного покушать нежирный кефир или творог. Уже необходимо пробовать подниматься с постели и потихоньку ходить. У активных пациентов восстановление организма протекает быстрее.
На 7 – 10 день после операции снимают швы.
Где-то в течение полутора недель надо придерживаться диеты, а потом можно постепенно вводить привычное питание.
Во время восстановления надо носить утягивающий бандаж и снижать любые физические нагрузки (ни в коем случае, не поднимать тяжести).
Важно! Послеоперационный период после аппендэктомии простого аппендицита длится от 20 дней до месяца. Если же операцию делали пожилому человеку или удаляли аппендицит с перитонитом, то для полного восстановления организма, может потребоваться до шести месяцев.
В это время, чтобы избежать осложнений, надо соблюдать все рекомендации и обязательно приходить на прием к врачу.
Схожие по симптомам заболевания – таблица
Применение дифференциальной диагностики дает возможность врачу отличить аппендицит от других болезней.
Ниже показано, какие основные симптомы аппендицита присутствуют в некоторых других похожих заболеваниях.
Температура | Боль в животе | Тошнота и рвота | Сухость во рту | Запор/Понос | Учащенное | |
|---|---|---|---|---|---|---|
| Гастрит | + | + | + | + | ||
| Гастроэнтерит | + | + | + | + | ||
| Язва желудка | + | + | ||||
| Прободная язва двенадцатиперстной кишки | + | + | + | |||
| Панкреатит | + | + | + | + | ||
| Дивертикулит Меккеля | + | + | + | + | ||
| Аднексит (воспаление придатков матки) | + | + | + | |||
| Апоплексия (разрыв яичника) | + | + | + | + | ||
| Колит | + | + | + | |||
| Туберкулез кишечника | + | + | + | + | ||
| Цистит | + | + | + | |||
| Воспаление почек | + | + | + | |||
| Холецистит | + | + | + | + |
причины, симптомы и лечение в статье хирурга Свечкарь И. Ю.
Ю.
Дата публикации 20 ноября 2017Обновлено 18 июля 2019
Определение болезни. Причины заболевания
Острый аппендицит — это быстро развивающееся воспаление червеобразного отростка (лат. appendix) слепой кишки.
Нет в хирургии заболевания более известного, чем острый аппендицит, но эта «известность» ни в коей мере не делает его простым и легким в выявлении и лечении. Любой хирург, часто сталкивающийся в своей профессиональной деятельности с этим заболеванием, скажет вам, что установка диагноза острого аппендицита в каждом конкретном случае — задача нелегкая, вариативная и основана прежде всего на опыте и интуиции врача.
Аппендикс представляет собой отходящую от стенки слепой кишки и слепо заканчивающуюся трубчатую структуру длиной 4-10 см, диаметром 0,5-0,7 см.
Стенка аппендикса состоит из тех же 4 слоев, что и друге отделы кишечника, и толщина ее примерно такая же. Но хотя червеобразный отросток является частью кишечника, в функциях переваривания пищи он практически не участвует. [1] Еще менее столетия назад в научных кругах он считался бесполезной частью организма, к тому же весьма опасной и непредсказуемой. Представьте, что вам завтра предстоит выступление на важной конференции, международный перелет, ну или ваша собственная свадьба. Вы здоровы и бодры, преисполнены грандиозных планов. И вдруг ночью (как правило, именно в это время суток) у вас внезапно развиваются боли в животе, тошнота, рвота, врач в приемном покое круглосуточной больницы устанавливает диагноз: острый аппендицит. Планы рушатся, вы оказываетесь на операционном столе. И это может случиться с любым человеком в любой момент. Возникает логичный и оправданный вопрос: а ежели он, этот несчастный отросток, и не нужен вовсе, не удалять ли его всем подряд заранее в определенном возрасте? Скажем, в детстве? Нет, не нужно. Опыт профилактической плановой аппендэктомии военнослужащим нацистской Германии в 30-х годах XX века показал, что в дальнейшем подвергшиеся операции люди гораздо чаще остальных страдали от хронических заболеваний кишечника и инфекционных заболеваний в целом.
[1] Еще менее столетия назад в научных кругах он считался бесполезной частью организма, к тому же весьма опасной и непредсказуемой. Представьте, что вам завтра предстоит выступление на важной конференции, международный перелет, ну или ваша собственная свадьба. Вы здоровы и бодры, преисполнены грандиозных планов. И вдруг ночью (как правило, именно в это время суток) у вас внезапно развиваются боли в животе, тошнота, рвота, врач в приемном покое круглосуточной больницы устанавливает диагноз: острый аппендицит. Планы рушатся, вы оказываетесь на операционном столе. И это может случиться с любым человеком в любой момент. Возникает логичный и оправданный вопрос: а ежели он, этот несчастный отросток, и не нужен вовсе, не удалять ли его всем подряд заранее в определенном возрасте? Скажем, в детстве? Нет, не нужно. Опыт профилактической плановой аппендэктомии военнослужащим нацистской Германии в 30-х годах XX века показал, что в дальнейшем подвергшиеся операции люди гораздо чаще остальных страдали от хронических заболеваний кишечника и инфекционных заболеваний в целом. Как выяснилось при дальнейших исследованиях, в аппендиксе имеется повышенное содержание лимфоидных тканей.[2] Вероятнее всего, с учетом его расположения на границе тонкого и толстого кишечника, он является прежде всего органом иммунной системы — «стражем» тонкокишечной микрофлоры. Ненужных органов в организме человека нет, и червеобразный отросток не исключение. Немного эпидемиологических сведений: заболеваемость острым аппендицитом составляет 4-6 человек на 1000 населения в год. Ранее он считался самым частым острым хирургическим заболеванием, в последние годы уступает по частоте острому панкреатиту и острому холециститу. Чаще развивается в возрасте 18-42 лет. Почти в 2 раза чаще им заболевают женщины. Может развиваться в детском возрасте, чаще в 6-12 лет.[1]
Как выяснилось при дальнейших исследованиях, в аппендиксе имеется повышенное содержание лимфоидных тканей.[2] Вероятнее всего, с учетом его расположения на границе тонкого и толстого кишечника, он является прежде всего органом иммунной системы — «стражем» тонкокишечной микрофлоры. Ненужных органов в организме человека нет, и червеобразный отросток не исключение. Немного эпидемиологических сведений: заболеваемость острым аппендицитом составляет 4-6 человек на 1000 населения в год. Ранее он считался самым частым острым хирургическим заболеванием, в последние годы уступает по частоте острому панкреатиту и острому холециститу. Чаще развивается в возрасте 18-42 лет. Почти в 2 раза чаще им заболевают женщины. Может развиваться в детском возрасте, чаще в 6-12 лет.[1]
Говоря о причинах заболевания, предупредим сразу: семечки не винить! Одной, явной и безусловной причины развития острого аппендицита нет. Определенную роль может играть алиментарный фактор, то есть характер питания. Замечено, что в странах с более высоким потреблением мяса частота заболеваемости острым аппендицитом выше. Объяснением служит тот факт, что мясная пища в большей степени служит причиной возникновения гнилостных процессов в кишечнике и нарушения эвакуации. В странах с высокой культурой потребления жареных подсолнечных семечек, как например, в России, данных о повышенной частоте развития острого аппендицита не выявлено. В детском возрасте причиной заболевания может явиться наличие гельминтов в толстой кишке с проникновением их в аппендикс с нарушением эвакуации из последнего.[2]
Замечено, что в странах с более высоким потреблением мяса частота заболеваемости острым аппендицитом выше. Объяснением служит тот факт, что мясная пища в большей степени служит причиной возникновения гнилостных процессов в кишечнике и нарушения эвакуации. В странах с высокой культурой потребления жареных подсолнечных семечек, как например, в России, данных о повышенной частоте развития острого аппендицита не выявлено. В детском возрасте причиной заболевания может явиться наличие гельминтов в толстой кишке с проникновением их в аппендикс с нарушением эвакуации из последнего.[2]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы аппендицита
1. Боль. Самый главный, частый и важный симптом острого аппендицита. Чаще всего возникает в ночное время или ранним утром. Локализация боли в первые часы заболевания — в эпигастральной области, то есть в верхней центральной части живота, под грудиной. Также могут быть нечетко выраженные боли по всему животу. Эти первоначальные боли редко бывают интенсивными, могут носить спастический характер, на некоторое время утихать. Через 2-3 часа происходит так называемый симптом Кохера — смещение болей и локализация их в правой подвздошной области — правой нижней части живота, примерно на середине расстояния между паховой складкой и пупком.
Также могут быть нечетко выраженные боли по всему животу. Эти первоначальные боли редко бывают интенсивными, могут носить спастический характер, на некоторое время утихать. Через 2-3 часа происходит так называемый симптом Кохера — смещение болей и локализация их в правой подвздошной области — правой нижней части живота, примерно на середине расстояния между паховой складкой и пупком.
Вышеописанные боли характерны при типичном анатомическом расположении аппендикса. При других вариантах его расположения, а их немало (под печенью, в малом тазу, позади слепой кишки, забрюшинно, а также — в редчайших случаях при situs viscerum inversus — зеркальном расположении внутренних органов), боли могут отмечаться соответственно в правом подреберье, правой поясничной области, над лобком, в правом бедре, в области заднего прохода, в левой половине живота. Весьма разнообразно, не правда ли?
Существует ряд симптомов, связанных с болью при аппендиците и названных в честь открывших их врачей — Ровзинга, Ситковского, Воскресенского, Образцова, Коупа. Некоторые из них обязательно и с удовольствием опробует на вас дежурный хирург приемного покоя больницы. Не возмущайтесь и не сопротивляйтесь! Он знает, что делает, а вам эти авторские симптомы знать, запоминать и применять при случае на знакомых с болями в животе совершенно необязательно.
Некоторые из них обязательно и с удовольствием опробует на вас дежурный хирург приемного покоя больницы. Не возмущайтесь и не сопротивляйтесь! Он знает, что делает, а вам эти авторские симптомы знать, запоминать и применять при случае на знакомых с болями в животе совершенно необязательно.
2.Тошнота и рвота. Могут отмечаться не всегда, примерно в 2/3 случаев. Обычно вскоре после появления первоначальных болей появляется тошнота, а затем и одно- или двухкратная рвота, которая редко бывает обильной. Рвота носит рефлекторный характер как результат раздражения нервных окончаний брюшины в области развивающегося воспаления. При несвоевременном обращении за помощью по истечении 2 суток от момента начала заболевания рвота может возобновляться, но уже на фоне развивающегося перитонита и общей интоксикации организма.
3. Повышение температуры тела. В первые 12 часов при начальной стадии воспалительного процесса температура тела обычно составляет 37,2-37,5 градусов по Цельсию. В 3-7% случаев может в первые часы достигать 38 С и больше. В дальнейшем после 12 часов и до 2 суток температура обычно достигает фебрильных цифр — 38 С и выше, появляется чувство жара или озноба.
В 3-7% случаев может в первые часы достигать 38 С и больше. В дальнейшем после 12 часов и до 2 суток температура обычно достигает фебрильных цифр — 38 С и выше, появляется чувство жара или озноба.
4. Нарушение стула. Нечасто, но может наблюдаться жидкий стул, 1-3 раза. Происходит при тазовом расположении аппендикса и прилежании его к прямой кишке или раздражении нервных окончаний тазовой брюшины.
5. Частое мочеиспускание. Чаще наблюдается у женщин, связано или с вышеописанным раздражением тазовой брюшины, или воздействием на мочевой пузырь или правый мочеточник при близком к нему расположении воспаленного аппендикса.
6. Общая слабость и недомогание. Связаны с развивающейся интоксикацией организма.[2]
Патогенез аппендицита
Воспаление в аппендиксе почти всегда начинается изнутри — со слизистой и в последующем распространяется последовательно на более наружные слои. Порядок может быть нарушен в случае закупорки (тромбоза) аппендикулярного питающего кровеносного сосуда, в этом случае наступает гангрена всех слоев органа. Основной путь развития острого воспаления — энтерогенный, что подразумевает инфицирование определенными видами бактерий со стороны просвета слепой кишки. Чаще — в 90% случаев — источником острого воспаления служит анаэробная флора, в остальных — аэробные микроорганизмы, в том числе широко известная всем кишечная палочка. Существует также теория гематогенного (через кровеносное русло) и лимфогенного (через лимфатические протоки и узлы) пути инфицирования стенки аппендикса из других очагов воспаления. Но вероятность этих событий весьма низка и возможна только у ослабленных пациентов и лиц с иммунодефицитом. Важным фактором в патогенезе и развитии острого аппендицита служит нарушение эвакуации из него: при закупорке устья калом, гельминтами или отечных явлениях при воспалительных заболеваниях кишечника.
Основной путь развития острого воспаления — энтерогенный, что подразумевает инфицирование определенными видами бактерий со стороны просвета слепой кишки. Чаще — в 90% случаев — источником острого воспаления служит анаэробная флора, в остальных — аэробные микроорганизмы, в том числе широко известная всем кишечная палочка. Существует также теория гематогенного (через кровеносное русло) и лимфогенного (через лимфатические протоки и узлы) пути инфицирования стенки аппендикса из других очагов воспаления. Но вероятность этих событий весьма низка и возможна только у ослабленных пациентов и лиц с иммунодефицитом. Важным фактором в патогенезе и развитии острого аппендицита служит нарушение эвакуации из него: при закупорке устья калом, гельминтами или отечных явлениях при воспалительных заболеваниях кишечника.
Классификация и стадии развития аппендицита
В нашей стране принята классификация профессора В. С. Савельева. Отражает стадии течения острого аппендицита, которые следуют одна за другой по ходу прогрессирования воспалительного процесса. [3]
[3]
Формы острого типичного аппендицита:
- катаральный аппендицит;
- флегмонозный аппендицит;
- гангренозный аппендицит;
- перфоративный аппендицит.
К атипичным формам острого аппендицита относят варианты его вариантного расположения:
- ретроцекальный;
- подпеченочный;
- тазовый;
- левосторонний;
- а также эмпиему червеобразного отростка.
Осложнения аппендицита
При несвоевременном обращении за медицинской помощью или несвоевременном ее оказании, по истечении 2-3 суток от начала заболевания, может развиваться ряд очень неприятных, а порой и жизнеугрожающих осложнений:[2][4]
- Перитонит — острое воспаление брюшины. Местный перитонит в зоне первичного воспалительного очага — аппендикса начинает развиваться с флегмонозной формы. В дальнейшем при условии неотграничения процесса он прогрессирует, распространяется на остальные отделы брюшной полости, приобретает гнойный характер к 3-4 суткам заболевания.
 При отсутствии лечения разлитой гнойный перитонит подразумевает летальный исход.
При отсутствии лечения разлитой гнойный перитонит подразумевает летальный исход. - Периаппендикулярный инфильтрат. Биологическим смыслом образования инфильтрата является отграничение острого воспалительного очага от остальных органов брюшной полости и попытка организма уберечься от перитонита. Инфильтрат представляет собой спаянные вокруг аппендикса петли тонкого кишечника и толстую кишку с их брыжейками, жировую ткань брюшной полости, прилежащую брюшную стенку.
- Аппендикулярный абсцесс. Внутрибрюшной отграниченный гнойник, возникающий вследствие деструкции аппендикса. Часто является следующей фазой процесса после образования инфильтрата.
- Абсцессы брюшной полости. Представляют собой отграниченные внутрибрюшные гнойники на фоне перитонита.
- Флегмона брюшной стенки. Развивается при прилежании деструктивного аппендикса или абсцесса к брюшной стенке с последующим распространением воспалительного процесса на ее ткани.
 Забрюшинная флегмона — распространение воспалительного процесса по забрюшинной клетчатке при соответствующем расположении червеобразного отростка.
Забрюшинная флегмона — распространение воспалительного процесса по забрюшинной клетчатке при соответствующем расположении червеобразного отростка. - Пилефлебит. Редкое, но крайне тяжелое осложнение, представляет собой септический тромбофлебит крупных висцеральных вен брюшной полости — верхнебрыжеечной и воротной вен. Путь распространения гнойного воспаления — сосудистый, от аппендикулярных сосудов.[4]
- Сепсис.
Диагностика аппендицита
Попытка самодиагностики и дальнейшего самолечения пациента в отношении острого аппендицита может быть весьма вредна. При сохраняющихся более 1,5-2 часов болях в животе и наличии прочих перечисленных симптомов лучшим выходом будет обращение в приемный покой клиники, круглосуточной и имеющей лицензию на оказание соответствующей помощи. Как правило, это относится к наиболее крупным государственным муниципальным клиникам, в составе которых есть хирургические отделения (центральные районные, городские и краевые больницы). Большинство частных клиник помощь при аппендиците не оказывает и перенаправляет пациентов в соответствующие учреждения.
Большинство частных клиник помощь при аппендиците не оказывает и перенаправляет пациентов в соответствующие учреждения.
Диагностика при остром аппендиците заключается в следующих мероприятиях:
- Осмотр дежурного врача, сбор анамнеза у пациента — выяснение характерных особенностей и симптомов болезни, термометрия, пальпация живота с выявлением зоны болезненности, симптомов раздражения брюшины, проверкой так называемых «аппендикулярных симптомов». Имеются клинические шкалы, которые по совокупности симптомов показывают вероятность наличия острого аппендицита. Так, в западных странах распространена шкала Alvarado.
- Общий анализ крови: может выявить повышение уровня лейкоцитов (в первые сутки до 11-15 тыс\мкл, в дальнейшем уровень может быть еще выше), а также сдвиг лейкоцитарной формулы «влево» — феномен появления незрелых форм лейкоцитов; также может наблюдаться эозинофилия).
- УЗИ органов брюшной полости. Не обладает 100% чувствительностью и специфичностью в диагностике острого аппендицита, но должно выполняться всегда при абдоминальном болевом синдроме неясного происхождения ввиду необходимости проведения дифференциальной диагностики с другими заболеваниями. На аппаратуре высокого разрешения специалистом высокой квалификации с большим опытом информативность ультразвуковой диагностики острого аппендицита может достигать 90%.
- КТ брюшной полости. Применяется в сложных для диагностики случаях, в том числе при атипичных формах заболевания. Информативность достигает 95%.
Ряд заболеваний имеют сходную с острым аппендицитом картину, например: почечная колика, острый пиелонефрит, острый холецистит, острый панкреатит, язвенная болезнь, болезнь Крона, острый гастроэнтерит, апоплексия яичника, сальпингит и прочие. Поэтому непременно должна быть проведена дифференциальная, то есть, отличающая одно заболевание от другого, диагностика, сопоставлены характерные признаки, при необходимости проведены дополнительные обследования: биохимический анализ крови, ЭГДС, УЗИ органов малого таза и почек, обзорная и экскреторная урография, осмотр гинеколога и уролога. Но даже при соблюдении всех этих условий и у опытного врача могут остаться сомнения в правильном диагнозе. В таком случае показана госпитализация в хирургический стационар и выполнение диагностической лапароскопии под общим наркозом.[4][5]
Лечение аппендицита
При установке диагноза «острый аппендицит» показано экстренное хирургическое вмешательство: удаление аппендикса, или аппендэктомия. Первые 24-48 часов от начала заболевания протекают, как правило, без развития осложнений, поэтому операция ограничивается только объемом удаления аппендикса. Операция может быть выполнена путем разреза брюшной стенки в правой подвздошной области длиной 5-7 см (доступ по МакБерни-Волковичу-Дьяконову).
Более современна и предпочтительна лапароскопическая операция. Лапароскопия — более универсальная методика, позволяет провести вначале диагностический этап — осмотр органов брюшной полости, червеобразного отростка. При подтверждении диагноза острого аппендицита возможно выполнение аппендэктомии лапароскопическим путем. При неподтверждении диагноза лапароскопия позволяет избежать ненужного разреза брюшной стенки, в любом отношении является более щадящей и косметически выгодной методикой, чем разрез.[5]
В случае выявления диагноза распространенного гнойного перитонита, что происходит с 3-4 суток заболевания, операция производится уже в объеме большого разреза брюшной стенки — срединной лапаротомии, что продиктовано необходимостью не только удаления аппендикса, но и полноценной санации брюшной полости. При катаральной форме аппендицита назначение антибиотиков не обязательно. При флегмонозной и гангренозной форме аппендицита и перитоните — обязательное назначение антибактериальных препаратов, начиная с момента проведения операции. Также из зоны вмешательства производится бактериологический посев для возможной дальнейшей коррекции терапии.
При выявлении диагноза аппендикулярного инфильтрата немедленная аппендэктомия не показана, в связи с повышенной травматичностью данной операции ввиду риска повреждения вовлеченных в инфильтрат органов. Как правило, назначается антибактериальная терапия до стихания воспалительных явлений. При выявлении аппендикулярного абсцесса производится малоинвазивное дренирование гнойника — установка трубки в просвет гнойника с целью его опорожнения и устранения очага воспаления. Дренаж может быть оставлен в полости абсцесса на срок до 2-3 месяцев. Как при аппендикулярном инфильтрате, так и при аппендикулярном абсцессе показана отсроченная операция в объеме аппендэктомии в срок через 1-3 месяца (в зависимости от ситуации) после первичного лечения. Это время требуется для стихания воспалительных явлений и выполнения вмешательства в относительно благоприятном «холодном» периоде.
Диагноз «хронический аппендицит» вызывает сомнения своей правомочностью у многих исследователей и обычно является состоянием после ранее перенесенного острого аппендицита, пролеченного не оперативным путем, а посредством антибактериальной терапии. Ведь многие люди очень любят принимать антибиотики по любому поводу! Хронический аппендицит требует оперативного лечения в плановом порядке.
Прогноз. Профилактика
Прогноз звучит очень просто и может служить девизом всей медицины: чем раньше, тем лучше. При неосложненном течении острого аппендицита и выполнении операции в течение первых суток прогноз благоприятный, пациент обычно проводит в клинике 2-3 суток. При проведении операции в течение 2-х суток заболевания прогноз в целом также благоприятный, однако вероятность осложнений чуть выше и длительность пребывания в стационаре увеличивается за счет проведения курса антибактериальной терапии — до 5-7 дней. При перитоните и других осложненных формах острого аппендицита успех и продолжительность лечения будут уже зависеть от многих факторов: объема операции, наличия и степени распространенности перитонита, возраста пациента и наличия сопутствующих заболеваний.
Поэтому при появлении у вас подозрительных симптомов не ждите, пока «грянет гром», не занимайтесь самолечением, а отправляйтесь к врачу.
какие последствия от разрыва аппендикса, как называется, симптомы лопнувшего аппендицита, как понять, сколько может болеть
Разрыв аппендикса на фоне острого или хронического аппендицита — результат неоказания срочной медицинской помощи в течение 1-2 суток. При остром течении до разрыва может пройти всего 10-12 часов.
Разрыв аппендикса — серьезное осложнение аппендицита, приводящее к распространению гнойно-инфекционного экссудата за пределы червеобразного отростка слепой кишки, разлитому перитониту. Если лопнул аппендикс, необходимо срочно обращаться к врачу.
Что такое разрыв аппендикса
Разрыв аппендикса при остром аппендиците относится к тяжелейшим хирургическим осложнениям, когда гнойно-инфекционный инфильтрат проникает за пределы отростка слепой кишки, заполняет полость брюшины и способствует развитию разлитого перитонита. На самом деле происходит прободение стенки червеобразного отростка, содержимое вытекает наружу. Нередко врачи называют стадию разрыва аппендикса перитонитом.
Высокий риск летальности от аппендицита обусловлен именно развитием воспаления подкожно-жировой клетчатки брюшины, органов брюшной полости, когда даже хирургическое вмешательство не гарантирует полного восстановления. Последствия разрыва аппендикса и разлитого перитонита всегда серьезные, требуют длительной реабилитации и соблюдения всех врачебных рекомендаций.
Симптомы лопнувшего аппендикса
Какие симптомы возникают, когда лопается аппендицит? Основной признак острого аппендицита — острая боль внизу живота справа. Она нарастает, может локализоваться около пупка или иррадиировать по всей поверхности брюшины, в спинной отдел и правое подреберье.
Локализация и блуждание болевого импульса зависят от топографии червеобразного отростка. От появления боли до признаков интоксикации (рвота, тошнота, гипертермия) может пройти от одного до нескольких часов. Другие симптомы на фоне острой нестерпимой боли отступают на второй план или не регистрируются при опросе больного о сопутствующих жалобах.
Разрыв при аппендиците характеризуется резким приступом боли с ее дальнейшим стиханием. Уменьшение болезненности и успокоение — неблагоприятный прогностический признак, который свидетельствует о некрозе, гангренозном изменении структуры соединительной ткани, парализации нервных окончаний.
Обратите внимание! Определить момент разрыва можно и по ощущению тепла внизу живота, как будто внутри растекается теплая жидкость. Спустя сутки после разрыва развивается перитонит, острые боли возвращаются, интоксикация усиливается.
Стадии разрыва
Если лопнет аппендикс, патологический процесс пройдет несколько ключевых этапов. Как называются стадии развития разрыва аппендикса? Они тесно связаны с особенностями формирования разлитого перитонита:
- I стадия — реактивная. Больной жалуется на острые спастические боли внизу живота, около пупка. Дети нередко теряют сознание от болевого шока. Наблюдаются рвота, тошнота, снижение температуры, бледность и потливость кожных покровов.
- II стадия — токсическая. Длительность периода варьируется от нескольких часов до двух суток. Интоксикация становится выраженной, наступает слабость, снижаются артериальное давление и пульс, рвота носит постоянный характер, развивается обезвоживание. У детей токсическая стадия без оказания помощи часто завершается гибелью.
- III стадия — терминальная. На поздней стадии отмечается транзиторное облегчение, когда симптомы отступают. Стадия характеризуется некрозом тканей, омертвением нервных окончаний. Больной может потерять сознание или впасть в кому от сильной интоксикации.
На третьей стадии разрыва и запущенного перитонита спасти больного достаточно сложно даже при полном объеме медицинского вмешательства. Выживаемость определяется и защитными ресурсами организма.
Может ли лопнуть без боли
Острый аппендицит всегда сопровождается болью, которая постоянно нарастает. Именно болевой синдром способствует своевременному обращению к врачу. Сам разрыв может не сопровождаться болью, этот момент можно пропустить из-за сильной фоновой боли по поводу острого аппендицита.
Обычно к врачу обращаются еще на первой стадии острого аппендицита, так как вынести и стерпеть болезненность в течение суток невозможно. Иногда больные вредят себе самостоятельно, когда начинают купировать спазмы и болезненность обезболивающими препаратами.
Провоцирующие факторы
Основные причины разрыва:
- длительное применение спазмолитических и обезболивающих препаратов;
- атипичное расположение рудиментарного отростка, его перегиб;
- травмы брюшины и органов малого таза;
- сопутствующие воспалительные заболевания кишечного тракта.
Учитывая, что разрыв происходит в результате длительного воспаления аппендикса, одним из факторов является отсутствие своевременной медицинской помощи по поводу аппендицита.
Диагностика
Диагностика основана на физикальном осмотре больного, объективной оценке состояния, пальпации брюшной полости и органов малого таза. При ощупывании наблюдается выраженная боль в области надавливания, поглаживания, при подгибании правой ноги она усиливается, а в положении лежа на левом боку боль становится давящей.
В качестве дифференциальной диагностики показаны УЗИ брюшины и органов малого таза, рентгенография. При атипичном расположении отростка слепой кишки и развитии нетипичной симптоматики может проводиться магнитно-резонансная томография. Обязательны анализы крови и мочи.
У детей
Симптомы и методы диагностики острого хирургического состояния не имеют существенных различий. Большое значение имеет психологический фактор. Дети раннего дошкольного и школьного возраста склонны скрывать симптомы из-за страха перед медицинскими манипуляциями.
Неблагополучие определяется по капризности, повышенной температуре тела, отказу от пищи, неукротимой рвоте.
Важно! Большинство осложнений связано с аппендицитом у детей, так как они не в состоянии объективно оценить степень боли, ее локализацию, особенности вариации боли при диагностических манипуляциях.
Лечение
Хирургическое вмешательство — единственный адекватный метод лечения разрыва аппендикса как осложнения острого аппендицита. Операция носит срочный характер. Перед ней назначаются срочное УЗИ органов брюшной полости и экспресс-анализ крови, обязательно учитывают тяжесть состояния больного.
Последствия разрыва устраняют только посредством рассечения брюшины для ревизии большинства внутренних органов для их антисептики. Лапароскопия используется редко из-за риска оставления части растекшегося экссудата.
После очищения брюшины от гноя рекомендуется установка дренажных конструкций, чтобы обеспечить беспрепятственный выход патологической массы. Глухое ушивание производят только после определения полной сухости раневого канала.
Послеоперационный период
Сразу после операции больного помещают в палату или отделение интенсивной терапии и реанимации до стабилизации состояния. На протяжении всего госпитального периода за пациентом наблюдает медицинский персонал, назначается антибиотикотерапия (7-10 суток) для предупреждения рецидива, симптоматическое лечение.
Сроки реабилитации определяются изначальным состоянием пациента при поступлении в хирургический стационар, присоединением иных осложнений, объемом хирургического вмешательства. В среднем нахождение в госпитальных условиях при разрыве аппендикса варьируется от 10 до 21 дня.
Диета
В первые сутки после хирургического вмешательства показано голодание и обильный питьевой режим. Если больной находится в искусственной медикаментозной коме в палате интенсивной терапии, питание осуществляют парентерально или посредством пищеводного зонда.
В последующие сутки рекомендуются бульоны, слизистые каши, овощные отвары, питье. По мере восстановления пациента постепенно переводят на привычный рацион. Основной показатель выздоровления в отношении пищеварения — безболезненный самостоятельный стул через несколько дней после операции.
Обратите внимание! Цель пищевых ограничений — снижение пищеварительной нагрузки и внутренних агрессивных факторов.
Рекомендации и ограничения
Со второго дня после операции показана двигательная активность, выполнение упражнений в постели при ограничении к ходьбе, выполнение всех врачебных рекомендаций. Швы снимают на 7-10 сутки, выписка из стационара производится на 10-14 сутки при отсутствии осложнений и стабильном состоянии больного.
Ограничения на позднем восстановительном этапе накладывают на:
- посещение бани, сауны;
- процедуры загара в солярии;
- прием алкогольных напитков;
- физические нагрузки.
Курс антибиотикотерапии прекращают, когда в анализах крови и мочи перестают обнаруживаться лейкоциты — основной признак воспалительного процесса.
Обратите внимание! Несоблюдение врачебных рекомендаций приводит к нарушению нормального заживления шовного компонента, спаечному процессу, пахово-мошоночной грыже у мальчиков и мужчин и другим последствиям.
Осложнения и последствия
Что будет, если лопнет аппендицит? Разрыв аппендикса — это уже само по себе серьезное осложнение острого аппендицита, однако при неоказании своевременной помощи возможно развитие:
- абсцесса;
- разлитого перитонита;
- аппендикулярного инфильтрата;
- пилефлебита.
При позднем обращении к врачу больной погибает от заражения крови в результате обширного сепсиса. Запущенный перитонит практически всегда завершается летальным исходом. Если разрыв аппендицита случается в период беременности, женщина нуждается в экстренном родоразрешении путем кесарева сечения.
Заключение
Прогноз при разрыве аппендикса всегда серьезный, зависит от распространенности воспалительного процесса и его стадии, а также от иммунных сил организма и своевременности оказания медицинской помощи. В 75% случаев разрыв завершается воспалением оболочки брюшины — перитонитом.
При подготовке статьи использовались материалы с сайтов:
https://www.medicina.ru/
https://www.cochrane.org/
https://www.ckb2rzd.ru/
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!
Автор: Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
как определить, симптомы и признаки
Приступ аппендицита может возникнуть у человека любого пола, возрастной категории и с разным физиологическим состоянием. Аппендицит – это воспаление придатка прямой кишки — аппендикса.
В основном недуг разделяется на два типа: острый и хронический. Острая форма делится на несколько подвидов болезни, которые являются стадиями формирования патологии – катаральный, флегмонозный, гангренозный, перфоративный и гнойный.
Задуматься о развитии аппендицита человек может в тот момент, когда его одолевают сильные боли в зоне живота. Как правило, болевой синдром при воспалении червеобразного отростка размешается с правой стороны или в области пупка. Однако он может перемещаться от центра живота в разные стороны, но не локализоваться возле костей таза. Во время беременности у женщин локализация боли может быть в совершенно других местах и зависит от срока беременности.
Если больной ощущает сильную боль в зоне живота при лёгком нажатии в лежачем положении, то ему нужна срочная консультация доктора. Облегчить состояние больного можно, если прилечь, подтянув ноги к груди. Такой способ купирования боли самый эффективный до приезда медиков. Никакие обезболивающие таблетки самостоятельно не рекомендуется принимать.
Также пациенту стоит обратить внимание и на другие проявления недуга. Все признаки воспаления отростка могут проявляться в разное время, но каждый показатель важен для составления общей клинической картины. Больного могут одолевать такие симптомы:
- высокая температура тела – до 39 градусов;
- озноб;
- усиленное выделение пота;
- нарушенный или учащённый стул;
- рвотные приступы;
- боль в спине.
Симптомы воспаления аппендикса
При ощущении первых признаков острого аппендицита нужно сразу вызвать скорую помощь для госпитализации больного в хирургическое отделение.
Некоторые доктора не сразу могут определить аппендицит, потому что он по своей клинической картине и болевому синдрому похож на другие заболевания. Похожие признаки встречаются при таких патологиях:
- поражения яичников, маточных труб и матки;
- пиелонефрит;
- почечная колика;
- болезнь Крона;
- язва желудка или 12-перстной кишки;
- энтероколит.
Признаки хирургического заболевания могут быть и опасными в том случае, если они отвлекают от основного заболевания или указывают на формирование перитонита. У женщин болевой синдром может сопровождаться различными гинекологическими недугами, а у детей кишечными инфекциями и коликами.
При сборе анамнеза доктор сможет установить причину боли диагностическими методами. Однако его работу можно упростить и намного быстрее установить недуг, если больной расскажет обо всех необычных и странных проявлениях, которые отмечались до болезни. К ним относятся:
- продолжительное отсутствие месячных у женского пола;
- каловые массы тёмного оттенка;
- частая отрыжка и изжога, повышенное газообразование;
- рвота без желчи.
Тяжесть этих признаков в том, что они затрудняют диагностику и отвлекают внимание доктора от основной проблемы и симптоматики. Также клиницистами выделено несколько показателей, которые несут особенную угрозу жизни и здоровью пациента:
- утихание болевого признака – может указывать на такое осложнение, как разрыв стенок органа;
- рвотные позывы без улучшения;
- критическое повышение или понижение температуры тела;
- спутанность сознания.
Провести обследование и поставить точный диагноз может только доктор. Диагностика начинается со сбора анамнеза и проведения обследования состояния органов брюшной полости. Оперативное вмешательство назначается после установления точного диагноза. Как правило, у больных благоприятный прогноз после своевременно проведённой операции.
У людей нормальной весовой категории и молодого возраста проявляются симптомы аппендицита с типичным расположением органа. Острая форма недуга характеризуется такими проявлениями:
- болевой синдром – возникает в области живота, не имеет выраженного характера, и может утихать после дефекации. Спустя несколько часов после начала воспаления, больного одолевает тупая и постоянная боль в правой подвздошной области;
- усиливается болезненность при передвижении, напряжении мышц живота, кашле или чихании. Пациентам рекомендуется выбирать оптимальную позу, в которой не будет давления на подвздошную зону;
- интоксикация – проявляется в слабости, ознобе, повышенной температуре, плохом аппетите;
- постоянная тошнота, которая сопровождается рвотой;
- нарушение стула в виде диареи.
Признаки аппендицита
При нестандартном расположении органа, признаки патологии напоминают клиническую картину иных болезней. Червеобразный отросток может находиться рядом с мочеточником, что спровоцирует признаки почечной колики. Если воспалённый орган рядом с мочевым пузырём, то у больного можно диагностировать заболевания мочеполовой системы. А вот боли внизу живота у женского пола могут указывать как на поражение придатков, так и на острую форму аппендицита.
У взрослых людей болезнь развивается с последовательностью:
- болевой синдром в зоне живота;
- ухудшение аппетита, тошнота и рвота;
- напряжение мышц в правой подвздошной области;
- лихорадка.
Вместе с общими признаками недуга, аппендицит может проявляться в дополнительной симптоматике у людей различных возрастных категорий.
В детском возрасте и юношестве не слишком развит большой сальник, поэтому и процесс прогрессирования воспаления аппендикса происходит в несколько раз быстрее. В связи с этим дети быстрее жалуются на боли в зоне живота. Чтобы аппендицит развился в перитонит достаточно нескольких часов, поэтому в детском возрасте как никогда важна оперативность докторов.
В пожилом возрасте у человека также проявляются индивидуальные физиологические особенности. В этой возрастной категории болезнь тоже очень быстро развивается, так как ухудшаются все реакции. При этом симптоматика недуга размывается и мало ощущается больным. Из-за такой клинической картины пожилые пациенты реже обращаются за помощью доктора, а если недуг и диагностируется, то уже в деструктивной форме.
Во время беременности болевой синдром ощущается в нетрадиционных местах. Смещение симптома происходит по причине увеличения матки и смещения купола прямой кишки.
С перемещением месторасположения органов изменяется и локализация боли при обострении аппендицита.
Причины, симптомы и варианты лечения
Проверено с медицинской точки зрения Drugs.com. Последнее обновление: 16 октября 2020 г.
Что такое аппендицит?
Аппендицит — это воспаление аппендикса, маленькой, похожей на палец трубочки, свисающей с правой нижней части толстой кишки. Назначение приложения неизвестно. Обычно он воспаляется из-за инфекции или непроходимости пищеварительного тракта. Если не лечить, инфицированный аппендикс может лопнуть и распространить инфекцию по брюшной полости и в кровоток.
Аппендицит поражает 1 из каждых 500 человек в год. Риск аппендицита увеличивается с возрастом, достигая пика в возрасте от 15 до 30 лет. Аппендицит является основной причиной абдоминальной хирургии у детей: четверо из 1000 детей нуждаются в удалении аппендикса до 14 лет.
Симптомы
Симптомы аппендицита включают:
- Боль в животе, обычно начинающаяся чуть выше пупка, а затем переходящая в правую нижнюю часть живота
Если у вас есть симптомы аппендицита, не принимайте клизмы или слабительные средства для облегчения запора: эти лекарства увеличивают вероятность разрыва аппендикса.Кроме того, не принимайте обезболивающие до посещения врача, поскольку они могут маскировать симптомы аппендицита и затруднять диагностику.
- Вздутие живота
- Боль при прикосновении к правой стороне живота
- Субфебрильная температура
- Неспособность пропускать газ
- Изменение нормальной работы кишечника
Диагностика
Ваш врач изучит вашу историю болезни, особенно любые заболевания пищеварительной системы.Ваш врач спросит о ваших текущих пищеварительных симптомах, включая подробную информацию о ваших последних дефекациях: время, частота, характер (водянистый или жесткий), а также были ли в стуле прожилки крови или слизи.
Ваш врач осмотрит вас и проверит, нет ли боли в нижней правой части живота. У детей врач будет смотреть, держит ли ребенок руки над пупком, когда его спросят, где болит. У младенца согнутые бедра (колени прижаты к груди) и болезненный живот могут быть важными ключами для постановки диагноза.
После медицинского осмотра ваш врач назначит анализы крови для проверки на наличие признаков инфекции и общий анализ мочи, чтобы исключить проблемы с мочевыводящими путями. Ваш врач может назначить ультразвуковое исследование или компьютерную томографию (КТ), чтобы подтвердить диагноз. У очень маленьких детей может потребоваться рентген грудной клетки, чтобы исключить пневмонию.
Ожидаемая длительность
Большинство людей обращаются за медицинской помощью в течение 12–48 часов из-за боли в животе.В некоторых случаях низкий уровень воспаления сохраняется в течение нескольких недель до постановки диагноза.
Профилактика
Нет никакого способа предотвратить аппендицит.
Лечение
Стандартное лечение — удаление аппендикса. Операция, называемая аппендэктомией, должна быть сделана как можно скорее, чтобы снизить риск разрыва аппендикса. Если есть серьезные подозрения на аппендицит, хирург часто советует удалить аппендикс, даже если ультразвуковое исследование или компьютерная томография не могут подтвердить диагноз.Рекомендация хирурга об операции отражает опасность разрыва аппендикса: это может быть опасно для жизни, в то время как аппендэктомия — операция с относительно низким риском.
Хирурги часто выбирают лапароскопическую операцию по удалению аппендикса, потому что средняя продолжительность пребывания в больнице короче, а восстановление происходит быстрее по сравнению со стандартным хирургическим подходом.
Во время операции людям обычно вводят антибиотики внутривенно (в вену).Прием антибиотика продолжается до следующего дня после операции. Если аппендикс разорвался, человеку нужно будет принимать антибиотики в течение более длительного периода времени.
Людей с ранним аппендицитом можно лечить с помощью так называемой стратегии «сначала антибиотики». Это означает лечение антибиотиками, обычно внутривенно в течение 24–48 часов, а затем перорально в течение еще 5–9 дней.
Пациенты, получавшие эту стратегию, нуждаются в тщательном наблюдении. Если они быстро не улучшаются, проводится операция.Даже если симптомы полностью исчезнут, ваш врач может порекомендовать вам провести аппендэктомию позже.
Когда звонить профессионалу
Чтобы избежать риска разрыва аппендикса, немедленно обратитесь к врачу, если у вас или члена семьи есть симптомы аппендицита. Аппендицит — это экстренная ситуация, и она требует немедленного вмешательства.
Прогноз
Люди, которым требуется операция, часто остаются в больнице от двух до трех дней (если аппендикс не разорвался).Люди, перенесшие аппендэктомию, обычно полностью выздоравливают.
В случае разрыва аппендикса пребывание в больнице обычно дольше. Хотя это бывает редко, человек может умереть от аппендицита, если разорванный аппендикс распространит инфекцию по брюшной полости и в кровь.
Узнайте больше об аппендиците
Сопутствующие препараты
IBM Watson Micromedex
Mayo Clinic Reference
Внешние ресурсы
Национальный институт диабета, нарушений пищеварения и почек
http: // www.niddk.nih.gov/
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
Острый аппендицит — Патофизиология — Лечение — TeachMePaediatrics
Острый аппендицит — это воспаление аппендикса, узкая трубка с слепым концом, соединенная с заднемедиальным концом слепой кишки (1, 2).Это проявляется в виде боли в животе и часто приводит к хирургическим вмешательствам на брюшной полости у детей (3).
Эпидемиология
Аппендицит чаще всего встречается в возрастной группе от 10 до 19 лет и гораздо чаще встречается в развивающихся странах (1). Однако это может произойти в любом возрасте , в том числе и у новорожденных. Это одна из наиболее частых причин боли в животе у молодых людей и детей: ежегодно в Англии у детей и взрослых регистрируется более 40 000 случаев (1).
Патофизиология
Аппендицит возникает, когда аппендикс остро воспаляется .Не совсем известно, почему возникает аппендицит, однако считается, что это происходит из-за того, что просвет аппендикса блокируется фекалиями, нормальными фекальными массами или лимфоидной гиперплазией из-за вирусной инфекции (1).
При закупорке происходит снижение кровотока к ткани и бактерии способны размножаться . Из-за закупорки просвета давление внутри аппендикса увеличивается, что снижает венозный отток, что приводит к ишемии (3). При отсутствии лечения ишемия может привести к некрозу и гангрене.На этом этапе аппендикс рискует пробить (3). Прохождение перфорации занимает около 72 часа с момента закупорки отростка (3). Как только аппендикс перфорируется, бактерии и воспалительные клетки попадают в окружающие структуры. Затем это вызывает воспаление брюшины, и у ребенка развивается перитонит , вызывающий диффузную боль в животе (3).
Рис. 1. Нормальное приложение (слева) и воспаленное приложение (справа) [/ caption]
Факторы риска
Факторы риска аппендицита:
- Возраст (чаще всего от 10 до 19 лет)
- Мужской пол (1).
Клинические особенности
Важно помнить, что острый аппендицит может протекать атипично у младенцев и маленьких детей.
Типичная история будет иметь следующие особенности:
- Анорексия
- Обычно афебрильная или субфебрильная (5).
- Другие симптомы, которые могут присутствовать, включают рвоту (проявляется после появления боли, но не раньше), анорексия, тошнота и диарея (6).
- Постепенное появление боли в околопупочной области , которая мигрирует в правый нижний квадрант (RLQ).
[начало-клинический]
Боль в правом нижнем квадранте
- На ранних стадиях боль относится к области пупка, потому что воспаление висцеральной брюшины плохо локализовано. Это связано с тем, что висцеральная брюшина имеет то же нервное питание, что и внутренние органы, и она чувствительна только к растяжению и химическому раздражению.По мере того как аппендикс воспаляется сильнее, раздражается париетальная брюшина. Затем боль локализуется в правой подвздошной ямке, потому что париетальная брюшина иннервируется тем же соматическим нервом, что и область брюшной стенки, которую он проходит.
[конец клинической]
Атипичная боль и симптомы
Важно знать, что 40-45% пациентов имеют атипичную боль (5).
Атипичная боль может проявляться по-разному.
- Тазовый отросток — боль, первоначально ощущаемая в RLQ, отсутствие висцеральных симптомов и боли при мочеиспускании, может вызывать надлобковую боль (5). Может проявляться обильной диареей и болями в области таза.
- Ретроковый отросток — 15% случаев присутствуют таким образом. Боль может локализоваться в поясничной мышце, боках или правом подреберье (5).
- Ретроилеальный отросток — Может вызывать боль в яичках из-за раздражения семенной артерии или мочеточника (7).
- Аппендикс, который является длинным, с воспалением на кончике в левом нижнем квадранте, может вызывать боль в этой области (7).
Рис. 2. Диаграмма, показывающая различные положения приложений [/ caption]
Другие атипичные симптомы, которые могут присутствовать, о которых важно знать:
- Рвота перед появлением боли — это может произойти у пациентов с ретроцекальными отростками, воспаление отростка может вызвать раздражение двенадцатиперстной кишки, вызывая рвоту и тошноту до появления боли в RLQ (5).
- Диарея — Типичная для аппендицита, однако, если аппендикс пациента находится в тазу, воспаление может вызвать раздражение прямой кишки. Тем не менее, не забывайте спрашивать, что они подразумевают под диареей , потому что при аппендиците часто стул мягкий, небольшого объема и частый, а не водянистый при истинной диарее (5).
- Лихорадка — Температура ≥38 o C встречается не часто и может присутствовать при перфорации (5).
Если перфорация уже произошла , ребенок представит:
- Боль в животе генерализованная
- Высокая частота пульса
- Температура выше 38 o ° C (5).
Проблемы, о которых следует помнить:
Ребенок в возрасте до 6 лет, у которого было симптомов в течение более 48 часов , с большей вероятностью будет страдать от перфорированного аппендикса (5).
Важно отметить, что пациентов более молодого возраста не часто получают такие высокие баллы по шкале педиатрического аппендицита (PAS, см. Ниже), потому что им сложно описать миграцию боли из области пупка в RLQ и локализовать боль. (5).
Если ребенок не может словесно выразить боль или не может сообщить, что он чувствует, родители / опекуны могут предоставить информацию, однако иногда это может быть разным из-за разных точек зрения (8). Патологические данные можно получить, спросив о привычках в еде, играх, сне и туалете, а также наблюдая за пациентом (8).
Из экспертизы
При обследовании ребенка важно учитывать его возраст и стадию развития и соответствующим образом адаптировать экзамен.Результаты обследования будут отличаться в зависимости от возраста ребенка.
Важно знать, что во время обследования, особенно у детей младшего возраста (до 6 лет), в RLQ может не быть болезненности (5). Это может быть связано с перфорацией, которая уже произошла до обращения, что привело к более генерализованной боли из-за перитонита (5, 9).
Общий осмотр
Во-первых, перед осмотром живота наблюдают за общим состоянием ребенка.Активность или отстраненность пациента укажут на диагноз (5). Если пациент может мобилизоваться, понаблюдайте за походкой ребенка.
Сердечно-сосудистое и респираторное обследование
Исследование сердца и легких поможет исключить такие различия, как ИДПТ и базальная пневмония. Это также дает представление об общем состоянии ребенка больше, чем признаки аппендицита. У пациента могут быть признаки обезвоживания, тахипноэ или тахикардия (5).
Абдоминальное обследование
- Открывать живот
- Попросите ребенка указать, где болит сильнее всего
- Ищите любые аномалии на животе, такие как шрамы, сыпь, отеки
Пальпация
- Пальпируйте дальше всех от места, на которое указал ребенок, и продвигайтесь к наиболее болезненному участку.Пальпируйте нежным и легким прикосновением
- Будьте осторожны с принудительной охраной. Если присутствует, это указывает на раздражение брюшины, которое обнаруживается при аппендиците и не может быть преодолено отвлечением, в отличие от добровольной защиты, которая возникает из-за страха боли (5).
- Лицо ребенка необходимо осматривать на протяжении всей пальпации, чтобы найти любые выражения лица, указывающие на боль.
- Самую нежную часть живота можно найти в точке McBurneys в RLQ. Если здесь пальпируется образование, это говорит о том, что аппендикс перфорировал (5).
Рис. 3. Точка МакБерни (1) — две трети расстояния между пупком (2) и передним верхним подвздошным позвонком (3). [/ Caption]
- Признак Ровсинга (боль в RLQ в ответ на пальпацию или перкуссию слева) указывает на раздражение брюшины (5).
- Раздражение брюшины можно вызвать, если попросить ребенка прыгнуть, кашлять, постукивать по ногам или передвигать кровать, глядя в лицо ребенка (8).Попытка обнаружить раздражение брюшины по чувствительности отскока может причинить ребенку сильную боль, и ребенок может потерять доверие к медицинскому работнику, поэтому для обнаружения раздражения брюшины можно использовать альтернативные способы (5).
Слушайте
- Аускультация кишечника в брюшной полости. Если кишечные звуки отсутствуют, это указывает на запор.
Осмотр мочеполовой системы
Изучить пах и гениталии у мужчин на предмет исключить ущемленную грыжу и острый перекрут яичка.
Тазовое обследование
У сексуально активной девочки s воспалительные заболевания органов малого таза и другие гинекологические заболевания могут отличаться, поскольку они могут проявляться как аппендицит (8). Можно рассмотреть возможность обследования органов малого таза.
Дифференциальная диагностика
Детям может быть трудно сообщить о своих симптомах и могут жаловаться на неопределенную боль в животе , поэтому важно исключить другие диагнозы.
Другие желудочно-кишечные причины боли в животе, которые важно исключить:
- Гастроэнтерит — рвота перед появлением боли обычно является симптомом гастроэнтерита, а не аппендицита (5). Часто проявляется обильной водянистой диареей, которая возникает после боли в животе (10).
- Острый мезентериальный аденит — обычно возникает после инфекции верхних дыхательных путей, когда боль в животе носит диффузный характер (10).
- Запор — у пациентов может быть менее 3 полных стула в неделю, и родители могут сказать, что есть загрязнения (у детей старше 1 года).Ребенок может беспокоиться или испытывать боль при дефекации (11). Однако это диагноз исключения.
- Болезнь Крона — главный дифференциал аппендикулярного абсцесса или новообразования.
- Инвагинация — сильные колики в животе. Стул может быть смешан с кровью и слизью (стул из красной смородины), а в брюшной полости в области RLQ может быть масса в форме сосиски (10, 12).
Другие факторы, вызывающие боль в животе, которые необходимо учитывать
- Инфекция мочевыводящих путей — боль и болезненность в надлобковой области, жжение при мочеиспускании с учащением и позывом (10).Можно исключить, выполнив тест-полоску мочи или MSU.
- Внематочная беременность , если женщина ведет половую жизнь — важно спросить, когда у пациентки был последний менструальный цикл (обычно у пациентки не было менструации). Проявляется болью в области RLQ или тазовой болью. Возможны вагинальные кровотечения или кровянистые выделения. Анализы крови и мочи покажут высокий уровень ХГЧ, а УЗИ покажет образование в фаллопиевых трубах (10).
- Перекрут яичника — проявляется болью в RLQ, иногда в RLQ присутствует образование.Ультразвук покажет снижение кровотока и кисту яичника (10).
- Базальная пневмония и плеврит — боль может относиться к животу.
Расследования
Лабораторные испытания
Анализы крови необходимо сделать изначально, чтобы исключить другие причины и помочь в диагностике.
- FBC — WCC повышается в 70-90% случаев острого аппендицита, но может повышаться и при других заболеваниях брюшной полости (5).Однако нормальный WCC не исключает аппендицита.
- U + Es — нарушения электролита, связанные с проблемами желудочно-кишечного тракта, являются обычными
- CRP и ESR — неспецифические маркеры воспаления, однако, также помогают в оценке того, вызвано ли проявление инфекции / воспалением (13).
Тест на беременность должен быть выполнен, когда пациентка является сексуально активной девушкой-подростком, чтобы исключить беременность и внематочную беременность (14).
Щуп для измерения мочи для исключения ИМП (14).
Визуализирующие или инвазивные тесты
Ультразвуковое сканирование может быть выполнено для исключения других диагнозов, таких как перекрут яичника и внематочная беременность.
Оценка риска
Шкала детского аппендицита (PAS) используется для оценки риска аппендицита у детей.
| Элемент | PAS |
| Миграция боли | 1 |
| Анорексия | 1 |
| Тошнота | 1 |
| Болезненность в правом квадранте | 2 |
| Повышенная температура | 1 |
| Лейкоцитоз | 1 |
| Сдвиг количества белых клеток влево | 1 |
| Кашель / прыжки / перкуторная боль | 2 |
| Итого | 10 |
PAS низкого риска (<4)
Существует низкая вероятность аппендицита , если оценка ниже 4.Прогнозирующая ценность отрицательного результата выше (95%), если ребенок не жалуется на боль RLQ или боль при ходьбе / прыжках (15). При этом балле следует изучить другие дифференциальные диагнозы , однако эта группа пациентов согласно PAS не имеет нулевой оценки, использует клиническое усмотрение , чтобы определить, помогут ли дальнейшая оценка и визуализация в диагностике.
Оценка 4-6
Это означает, что необходим дальнейший мониторинг. и следует использовать вместе с клинической оценкой состояния ребенка, результатами обследования и оценкой родителей для определения необходимости госпитализации (16).
Визуализация у этих пациентов будет полезна при диагностике, ультразвуковое сканирование или МРТ используется у педиатрических пациентов (15).
PAS высокого риска (> 6)
Рекомендуется направить ребенка в бригаду хирургов для анализа крови , чтобы получить количество лейкоцитов, выявить лейкоцитоз и провести мониторинг (15, 16). PAS 6 или выше не подтверждает острый аппендицит , но его следует использовать вместе с клинической картиной (16).
Менеджмент
Начальное управление
У детей с подозрением на аппендицит требуется немедленная госпитализация , так как это неотложная медицинская помощь (17). Существует низкий порог для приема детей и младенцев с подозрением на аппендицит . Исследования показывают, что маленькие дети с аппендицитом имеют на повышенную смертность из-за поздних проявлений болезни и часто имеют атипичных признаков и признаков (18).
Неотложная помощь пациентам с подозрением на аппендицит:
- IV доступ
- Жидкостная реанимация
- Свяжитесь с хирургической бригадой , чтобы обсудить внутривенное введение антибиотиков, делать ли ребенку NBM и требуется ли хирургическое вмешательство *.
* при образовании аппендикса выбирают консервативное лечение (внутривенное введение антибиотиков и наблюдение). Если есть улучшение, то интервальная аппендэктомия рассматривается как минимум через 6 недель.Однако, если во время наблюдения состояние пациента начнет ухудшаться, то хирургическое вмешательство будет рассмотрено раньше.
Хирургический менеджмент
Аппендицит лечится путем хирургического удаления инфицированного аппендикса (19). Операция может быть проведена с помощью лапароскопии , которая является золотым стандартом, или открытого разреза в точке МакБерни (две трети между пупком и передней верхней подвздошной остью) (17). Многие исследования показывают, что лапароскопический подход приводит к сокращению госпитализации на , на и на более быстрого возврата к исходной функции (20). Предоперационные антибиотики могут быть назначены, поскольку они связаны с уменьшением инфекций в области хирургического вмешательства (20).
Периоперационный уход
В неосложненных случаях обычно выписывают через 24-36 часов .
Оперативно-почтовое обеспечение:
- Пациент апирексиальный
- Достаточное пероральное потребление
- Адекватный контроль боли (21).
- Рана без признаков воспаления / инфекции.
Пациентам, у которых произошла перфорация , необходимо более длительное пребывание в больнице на для внутривенного введения антибиотиков (21). В течение этого времени необходимо контролировать WCC, и он должен быть в пределах нормы, и ребенок должен быть апирексиальным, когда подумывает о выписке (21).
Осложнения
Наиболее частым осложнением аппендицита является перфорация . Частота этого у детей раннего возраста составляет , значительно увеличивается и может составлять от до 97% (22).Перфорация может вызвать другие осложнения:
- Масса отростка — большой сальник снижает распространение инфекции, окружая отросток и прилипая к нему.
- Абсцесс — образование отростка может прогрессировать до абсцесса.
- Генерализованный перитонит — инфекция слизистой оболочки брюшной полости и тазовой полости, вызванная выбросом инфицированных и фекальных масс в брюшную полость.
- Сепсис — серьезное осложнение инфекции, воспалительная реакция организма, которая может привести к снижению перфузии органов и тканей.
- Смерть — перфорация связана с повышенной летальностью (22).
Список литературы
(1) | Аппендицит — краткое содержание [Интернет] .: NICE; 2016 г. [обновлено в феврале 2016 г .; цитируется 3 октября 2017 г.]. Доступно по адресу: https://cks.nice.org.uk/appendicitis#!topicsummary. |
(2) | Слепая кишка и приложение [Интернет]. [цитировано 19 декабря 2017 г.]. Доступно по адресу: http://teachmeanatomy.info/abdomen/gi-tract/cecum-appendix/. |
(3) | Детский аппендицит [Интернет] .; 2017 г. [обновлено 23 августа 2017 г .; цитировано 13 сентября 2017 г.]. Доступно по адресу: http://emedicine.medscape.com/article/926795-overview?pa=ivW7Ue2wRjn F6CsLtp8WOZCZTnjO4nrhYJEfCBHSdI5zGW9KmJiqfzt9Xcv2x8SdW wXF4O1p3rKnP% 2F52OUZH0ON5lPYw% 2FtQ7Z8WOOzpssmw% 3D # a3. |
(4) | Брюшина [Интернет].[цитировано 19 декабря 2017 г.]. Доступно по адресу: http://teachmeanatomy.info/abdomen/areas/peritoneum/. |
(5) | Клиническая презентация детского аппендицита [Интернет] .: Medscape; 2017 г. [обновлено 23 августа 2017 г .; цитируется 20 сентября]. Доступно по адресу: http://emedicine.medscape.com/article/926795-clinical. |
(6) | Острый аппендицит [Интернет]. [цитировано 19 декабря 2017 г.]. Доступно по адресу: http://teachmesurgery.com/general/large-bowel/appendicitis/. |
(7) | Острый аппендицит — подход [Интернет] .; 2017 [цитируется 26 октября 2017 года]. Доступно по адресу: http://bestpractice.bmj.com/best-practice/monograph/290/diagnosis/step-by-step.html. |
(8) | Банди Д.Г., Байерли Д.С., Лайлс Е.А., Перрин Е.М., Кацнельсон Дж., Райс Х. У этого ребенка аппендицит? JAMA.2007; 298 (4): 438-51. |
(9) | Salö M, Friman G, Stenström P, Ohlsson B, Arnbjörnsson E. Аппендицит у детей: оценка детской шкалы аппендицита у детей младшего и старшего возраста. Исследования и практика хирургии [Интернет]. 2014 г. 10 декабря 2014 г .; 2014 г .: 22 сентября 2017 г. Доступно по адресу: http://dx.doi.org/10.1155/2014/438076. |
(10) | Острый аппендицит [Интернет].; 2017 [цитируется 18 октября 2017 года]. Доступно по адресу: http://bestpractice.bmj.com/best-practice/monograph/290/diagnosis/differential.html. |
(11) | Запор у детей [Интернет] .; 2015 г. [цитировано 18 октября 2017 г.]. Доступно по адресу: https://cks.nice.org.uk/constipation-in-children#!diagnosissub. |
(12) | Intussusception [Интернет] .; 2016 [цитируется 18 октября 2017 года]. Доступно по адресу: http://www.gosh.nhs.uk/medical-information/intussusception. |
(13) | Оценка боли в животе у детей [Интернет] .; 2017 [цитируется 12 октября 2017 года]. Доступно по адресу: http://bestpractice.bmj.com/best-practice/monograph/787/diagnosis/step-by-step.html. |
(14) | Аппендицит — исследования [Интернет] .; 2016 [цитируется 11 октября 2017 года]. Доступно по адресу: https://cks.nice.org.uk/appendicitis#!diagnosissub:3. |
(15) | Оценка педиатрического аппендицита (PAS) [Интернет]. [цитировано 20 декабря 2017 г.]. Доступно по адресу: https://www.mdcalc.com/pediatric-appendicitis-score-pas. |
(16) | Детский аппендицит — Клинические решения [Интернет] .: Shiela Pantrini; 2016 г. [обновлено 30 августа 2016 г .; цитируется 22 сентября 2017 г.]. Доступно по адресу: http://www.heftemcast.co.uk/paediatric-appendicitis-clinical-decision-rules/. |
(17) | Аппендицит — сценарий: ведение подозреваемого аппендицита [Интернет] .; 2016 [цитируется 14 октября 2017 года]. Доступно по адресу: https://cks.nice.org.uk/appendicitis#!scenario. |
(18) | Хьюмс Д., Симпсон Дж. Острый аппендицит. BMJ. 2006; 333 (7567): 530-4. |
(19) | Аппендицит у детей [Интернет] .; 2017 [цитируется 14 октября]. Доступна с: https://my.clevelandclinic.org/health/articles/pediatric-appendicitis. |
(20) | Аппендицит [Интернет] .; 2014 []. Доступно по адресу: https://patient.info/doctor/appendicitis-pro#nav-4. |
(21) | Детская аппендэктомия [Интернет].; 2015 []. Доступно по ссылке: https://emedicine.medscape.com/article/933825-overview?pa=Ca0Bisadpji6XTemV2yLLEDCqwif2EHSsfAC7cMn6vWXPabRQ9zjCbfDBFgKbHzooKBgJ3QD9V WcNy1% 2FR1HJ2CchrzF% 2F7vlnSF6AEX% 2F09M8% 3D # a2. |
(22) | Аппендицит — осложнения [Интернет]. ВЕЛИКОБРИТАНИЯ: КРАСИВЫЙ; 2016 [обновлено в феврале; цитируется 3 октября 2017 г.]. Доступно по адресу: https://cks.nice.org.uk/appendicitis#!backgroundsub:4. |
Ассистент радиолога: Аппендицит
- Брюшная полость
Острый живот
Надпочечники
Аорта
Желчная система
Кишечник
Гинекология
Почки
Печень
Яичница
Поджелудочная железа
Брюшина
Простата
Прямая кишка
УЗИ
- Грудь
БИ-РАДС
Расчеты
Рак молочной железы
Мужская грудь
Процедура, восстановление, осложнения и риски
Аппендэктомия — это хирургическое удаление аппендикса.Это обычная процедура, которую хирурги обычно проводят в экстренных случаях.
Аппендикс представляет собой небольшой мешочек, который не выполняет никаких жизненно важных функций в организме. Однако он находится близко к толстому кишечнику и иногда уязвим для инфекций из-за скопления стула, бактерий и других инфекционных материалов.
В случае инфицирования врач обычно рекомендует удаление аппендикса путем аппендэктомии.
Инфекция аппендикса может вызвать болезненное состояние, называемое аппендицитом.
Врачи считают аппендицит неотложной медицинской помощью, потому что аппендикс может лопнуть или разорваться, что приведет к попаданию инфекционного содержимого в брюшную полость. Удаление аппендикса до его разрыва жизненно важно для предотвращения осложнений. Операция по удалению аппендикса называется аппендэктомией.
Аппендицит вызывает боль в животе, обычно в области пупка. Боль также может распространяться в нижнюю правую часть живота. Дополнительные признаки и симптомы, указывающие на аппендицит, включают:
- потеря аппетита
- диарея
- лихорадка
- частое мочеиспускание
- тошнота
- болезненное мочеиспускание
- рвота
Если аппендикс лопнет, вероятно, что человек также высокая температура и сильная боль в области живота.
Хирургия — наиболее распространенное лечение аппендицита. Хотя человек может принимать антибиотики, чтобы снизить частоту инфицирования, врачи обычно рекомендуют здоровым людям сделать аппендэктомию, чтобы избежать разрыва аппендикса в будущем.
Аппендэктомия — это обычная хирургическая процедура, которую врачи обычно выполняют с помощью хирургии замочной скважины, также называемой лапароскопической операцией. Эта процедура менее инвазивна, чем открытая операция.
Хирурги обычно выполняют аппендэктомию под общей анестезией.В результате человек полностью заснет и не будет знать, что операция проходит.
Процедура лапароскопической аппендэктомии обычно включает следующие этапы:
- Хирург делает от одного до трех небольших разрезов в брюшной полости, в которые он вставляет специальный инструмент, называемый портом.
- Они перекачивают углекислый газ через этот порт, чтобы надуть желудок и облегчить обзор органов в брюшной полости.
- Затем хирург вводит камеру с подсветкой, называемую лапароскопом, через один из разрезов.
- Они используют другие инструменты для идентификации, расположения и удаления отростка.
- Хирург удаляет аппендикс через один из разрезов и закапывает стерильную жидкость, чтобы удалить оставшийся инфекционный материал.
- Хирург извлекает хирургические инструменты, что позволяет улетучиться углекислому газу. Затем они закрывают разрезы швами или повязками.
Иногда, если хирург не может достаточно хорошо видеть аппендикс или у человека есть другие проблемы со здоровьем, завершить операцию с помощью лапароскопа невозможно.В этих случаях хирургу необходимо будет выполнить открытую аппендэктомию, которая включает в себя разрез большего размера.
Аппендэктомия часто является неотложной процедурой, поэтому на подготовку к операции обычно остается мало времени.
Тем не менее, в идеале человек должен быть в состоянии выполнить некоторые из следующих шагов до операции:
- Воздерживаться от еды по крайней мере за 8 часов до операции. Это снижает риск аспирации, при которой содержимое желудка попадает в легкие, и других осложнений.Пустой желудок также облегчает врачу осмотр брюшной полости.
- Избегайте приема некоторых лекарств перед операцией, как советует медицинская бригада. Например, некоторые врачи рекомендуют людям избегать приема инсулина утром, поскольку они не смогут есть до или сразу после операции.
Врач также может дать человеку дополнительные инструкции о том, как подготовиться.
После операции время восстановления зависит от тяжести инфекции и от того, разорвался ли аппендикс.
По данным Американской коллегии хирургов, если аппендикс не разорвался, человек обычно может отправиться домой через 1-2 дня пребывания в больнице.
Человеку придется дольше оставаться в больнице, если у него разрыв аппендикса. Здесь они получат мощные антибиотики и будут находиться под наблюдением на предмет любых признаков осложнений.
Людям следует избегать вождения, употребления алкоголя и работы с механизмами в течение 2 дней после операции. Им также следует воздерживаться от принятия важных решений, потому что анестетик может затруднить четкое мышление в течение нескольких дней.
Врач поговорит с пациентом об ограничениях активности и ожидаемом времени восстановления. Ограничения активности обычно действуют в течение 14 дней после аппендэктомии.
Большинство детей могут вернуться в школу в течение 1 недели после операции, если их аппендикс не разорвался, и в течение 2 недель, если это произошло.
Проснувшись после операции, человек будет чувствовать себя вялым и может иметь проблемы с ясным мышлением. Им следует уведомить врача, если они почувствуют тошноту или боль.
Через некоторое время в отделении восстановления человек сможет пойти домой или в больничную палату. В это время они могут начать пить прозрачные жидкости маленькими глотками. Им не следует переходить на твердую пищу до тех пор, пока они не будут уверены, что их организм может переносить прозрачные жидкости.
Перед тем, как человек уйдет домой, его врач обычно дает ему несколько советов, как улучшить его выздоровление и снизить риск заражения.
Советы по восстановлению после аппендэктомии включают:
- Воздержание от подъема любых предметов весом более 10 фунтов в течение 3–5 дней после лапароскопической операции или 10–14 дней после открытой операции.
- Тщательно вымойте руки теплой водой с мылом, прежде чем дотрагиваться до области, близкой к месту разреза.
- В соответствии с инструкциями медицинской бригады по купанию. Большинство хирургов рекомендуют воздерживаться от душа по крайней мере до второго дня после операции.
- Проверка повязки на наличие признаков инфекции, которые могут включать густой дренаж с сильным запахом или покраснение и боль в месте разреза.
- Не носить тесную одежду, которая может тереться о места разрезов и вызывать дискомфорт.
- При необходимости использовать обезболивающие, чтобы уменьшить дискомфорт. Наркотические обезболивающие могут вызвать запор. В результате врач может назначить смягчитель стула и порекомендовать повышенное потребление воды, чтобы снизить вероятность непроходимости кишечника.
- Приложите подушку к животу и сильно надавите на нее перед кашлем или движением, чтобы минимизировать нагрузку на места разрезов. Эта практика известна как шинирование.
Человек должен уведомить своего врача, если он испытает что-либо из следующего во время выздоровления.Эти симптомы могут указывать на осложнения:
- лихорадка выше 101 ° F
- отсутствие газов или стула в течение 3 дней
- боль, которая сохраняется или усиливается
- сильная боль в животе
- рвота
Они также должны поговорить со своими врач по поводу любых других неожиданных симптомов.
Все хирургические процедуры сопряжены с определенным риском. Перед выполнением процедуры хирург должен четко объяснить пациенту риски аппендэктомии.
Потенциальные риски аппендэктомии включают:
- Кишечная непроходимость : приблизительно 3 процента людей испытывают это послеоперационное осложнение, которое препятствует прохождению стула, газов и жидкости через кишечник. Эта закупорка может привести к серьезным осложнениям без лечения.
- Преждевременные роды : Аппендэктомия во время беременности приводит к преждевременным родам примерно в 8–10 процентах случаев. Риск обычно выше при разрыве аппендикса.Уровень потери плода в результате этой процедуры составляет примерно 2 процента.
- Инфекция раны : Это осложнение поражает 1,9 процента людей, перенесших лапароскопическую операцию, и 4,3 процента тех, кто подвергается открытой аппендэктомии.
Менее 1 процента людей, перенесших аппендэктомию, испытывают следующие осложнения:
Хотя осложнения возникают редко, любой, кто обеспокоен своими симптомами, должен немедленно позвонить своему врачу.
Аппендэктомия — это обычная хирургическая процедура по удалению аппендикса. Хирурги часто проводят аппендэктомию для лечения аппендицита.
Время выздоровления и риск осложнений зависят от степени тяжести аппендицита и от того, разорвался ли аппендикс. Своевременное распознавание и диагностика аппендицита жизненно важны для того, чтобы позволить человеку пройти курс лечения до разрыва аппендикса.
Многие люди могут вернуться домой в течение 2 дней после процедуры. Нет необходимости менять образ жизни после восстановления после аппендэктомии.
Поскольку аппендикс не выполняет никаких жизненно важных функций в организме, человек может жить без него.
Аппендицит — Лечение — NHS
Если у вас аппендицит, как правило, аппендикс необходимо удалить как можно скорее. Эта операция известна как аппендэктомия или аппендэктомия.
Хирургическое вмешательство также часто рекомендуется, если есть вероятность, что у вас аппендицит, но точный диагноз поставить невозможно.
Это связано с тем, что считается безопаснее удалить аппендикс, чем рисковать его разрывом.
У человека аппендикс не выполняет каких-либо важных функций, и его удаление не вызывает каких-либо долговременных проблем.
Аппендэктомия (аппендэктомия)
Удаление аппендикса выполняется под общим наркозом с использованием замочной скважины или открытой хирургии.
Хирургия замочной скважины
Операция «замочная скважина» (лапароскопия) обычно является предпочтительным методом удаления аппендикса, поскольку восстановление обычно происходит быстрее, чем при открытой операции.
Операция включает в себя 3 или 4 небольших разреза (разреза) на животе (брюшной полости).
Вставляются специальные инструменты, в том числе:
- трубка, через которую подается газ для надувания брюшной полости — это позволяет хирургу более четко видеть ваш аппендикс и дает ему больше места для работы
- лапароскоп — небольшая трубка с лампой и камерой, которая передает изображения внутренней части живота на телеэкран
- Небольшие хирургические инструменты, используемые для удаления аппендикса
После удаления аппендикса можно использовать рассасывающиеся швы для закрытия разрезов.
Если используются обычные швы, их необходимо будет снять в приемной терапевта через 7–10 дней.
Открытая хирургия
В некоторых случаях операция через замочную скважину не рекомендуется, вместо нее используется открытая операция.
Сюда входят:
- , когда аппендикс уже лопнул и образовал комок, называемый массой аппендикса
- , когда хирург не имеет опыта лапароскопического удаления
- человек, ранее перенесших открытую абдоминальную операцию
При открытой хирургии делается один разрез большего размера в нижней правой части живота для удаления аппендикса.
При широко распространенной инфекции внутренней оболочки брюшной полости (перитонит) иногда необходимо прооперировать через разрез по середине живота. Эта процедура называется лапаротомией.
Как и в случае хирургии замочной скважины, разрез закрывается либо рассасывающимися швами, либо обычными швами, которые необходимо удалить позже.
После обоих типов операций удаленный аппендикс отправляется в лабораторию для проверки на наличие признаков рака.
Это мера предосторожности, и серьезная проблема может быть обнаружена редко.
Восстановление
Одним из главных преимуществ хирургии замочной скважины является короткое время восстановления, и большинство людей могут покинуть больницу через несколько дней после операции.
Если процедура будет проведена быстро, вы сможете вернуться домой в течение 24 часов.
При открытой или сложной операции (например, если у вас перитонит) может пройти до недели, прежде чем вы сможете вернуться домой.
В первые несколько дней после операции у вас, скорее всего, появятся боли и синяки.Со временем это улучшается, но при необходимости можно принимать обезболивающие.
Если вам сделали операцию по замочной скважине, у вас может быть боль в кончике плеча около недели.
Это вызвано газом, который был закачан вам в брюшную полость во время операции.
У вас также может быть непродолжительный запор после операции.
Чтобы уменьшить это, не принимайте обезболивающие с кодеином, ешьте много клетчатки и пейте много жидкости.
Ваш терапевт может назначить лекарства, если проблема вызывает особые беспокойства.
Перед выпиской из больницы вам расскажут, как ухаживать за раной и каких действий следует избегать.
Вы сможете вернуться к нормальной деятельности через пару недель, хотя, возможно, вам придется избегать более напряженных занятий в течение 4–6 недель после открытой операции.
Ваш хирург должен обсудить это с вами.
Когда обращаться за медицинской помощью
Во время выздоровления важно следить за признаками каких-либо проблем.
Обратитесь в медицинскую группу в больнице или к терапевту, если вы:
- есть усиление боли и припухлость
- многократная рвота
- имеют высокую температуру
- имеют выделения из раны
- замечает, что рана горячая на ощупь
Эти симптомы могут быть признаком инфекции.
Риски
Удаление аппендикса — одна из наиболее часто выполняемых операций в Великобритании, и серьезные или отдаленные осложнения возникают редко.
Но, как и все виды хирургии, есть некоторые риски, в том числе:
- Инфекция раны — хотя до, во время или после операции можно назначать антибиотики, чтобы минимизировать риск серьезных инфекций
- кровотечение под кожей, вызывающее твердую опухоль (гематому) — обычно это проходит само по себе, но если вас это беспокоит, вам следует обратиться к терапевту
- рубцевание — при обоих типах операций остаются рубцы в местах разрезов
- скопление гноя (абсцесс) — в редких случаях инфекция, вызванная разрывом аппендикса, может привести к абсцессу после операции
- грыжа — на месте открытого разреза или любого из разрезов, используемых при хирургии замочной скважины
Использование общего анестетика также сопряжено с некоторыми рисками, такими как риск аллергической реакции или вдыхания содержимого желудка, что может привести к пневмонии.
Но такие серьезные осложнения очень редки.
Альтернативы неотложной хирургии
В некоторых случаях аппендицит может вызывать образование на аппендиксе шишки, называемой массой отростка.
Уплотнение состоит из аппендикса и жировой ткани, и это способ организма попытаться справиться с проблемой и вылечить себя.
Если во время обследования будет обнаружено образование аппендикса, ваш врач может решить, что немедленная операция не требуется.
Вместо этого вам дадут курс антибиотиков и назначат операцию через несколько недель, когда опухоль уляжется.
Недостаточно четких доказательств того, что антибиотики можно использовать для лечения аппендицита в качестве альтернативы хирургическому вмешательству.
Последняя проверка страницы: 18 февраля 2019 г.
Срок следующей проверки: 18 февраля 2022 г.
Аппендицит — Осложнения — NHS
Если аппендицит не лечить, аппендикс может разорваться и вызвать потенциально опасные для жизни инфекции.
Позвоните по номеру 999, чтобы вызвать скорую помощь, если у вас возникла боль в животе, которая внезапно усиливается и распространяется по всему животу.
Это признаки того, что у вас лопнул аппендикс.
Перитонит
Если ваш аппендикс лопается, слизистая оболочка брюшной полости (брюшина) заражается бактериями. Это называется перитонитом.
Он также может повредить ваши внутренние органы.
Симптомы перитонита могут включать:
- Сильная постоянная боль в животе
- плохое самочувствие или тошнота
- высокая температура
- учащенное сердцебиение
- Одышка с учащенным дыханием
- вздутие живота
Если перитонит не лечить немедленно, он может вызвать долгосрочные проблемы и даже привести к летальному исходу.
Лечение перитонита обычно включает антибиотики и операцию по удалению аппендикса.
Узнайте больше о лечении перитонита
Абсцессы
Иногда вокруг лопнувшего отростка образуется абсцесс. Это болезненное скопление гноя, которое образуется, когда организм пытается бороться с инфекцией.
В редких случаях (примерно в 1 случае из 500) абсцесс может образоваться как осложнение операции по удалению аппендикса.
Абсцессы иногда можно лечить с помощью антибиотиков, но в большинстве случаев гной необходимо удалить из абсцесса.
Это может быть выполнено под контролем УЗИ или КТ. Вам дадут местный анестетик, через кожу введут иглу, после чего установят дренаж.
Если во время операции обнаруживается абсцесс, область тщательно промывается и назначается курс антибиотиков.
Узнайте больше о лечении абсцессов
Последняя проверка страницы: 18 февраля 2019 г.
Срок следующей проверки: 18 февраля 2022 г.
.

 Это катаральная стадия, при которой симптомы скрытые. Она переходит в поверхностную форму, когда уже видно очаг воспаления. Начальный этап длится в течение первых 12 часов приступа.
Это катаральная стадия, при которой симптомы скрытые. Она переходит в поверхностную форму, когда уже видно очаг воспаления. Начальный этап длится в течение первых 12 часов приступа. Следующая перфоративная стадия – прободение (разрыв) или перфорация стенок приводит к гнойному перитониту (гной выходит из аппендикса, попадает в брюшную полость). Это сопровождается тем, что резко появляется острая боль, и если срочно не сделать операцию наступает смерть.
Следующая перфоративная стадия – прободение (разрыв) или перфорация стенок приводит к гнойному перитониту (гной выходит из аппендикса, попадает в брюшную полость). Это сопровождается тем, что резко появляется острая боль, и если срочно не сделать операцию наступает смерть.
 Чаще всего поражение затрагивает брюшину и некоторые отделы кишечника. Первые признаки перитонита – резкая боль, сухость во рту и лихорадка. Так как пораженные участки кишечника также потребуется удалить хирургическим путем, операция по удалению перитонеального аппендицита значительно серьезнее и приводит к появлению таких проблем, как: спайки кишечника и кишечная непроходимость.
Чаще всего поражение затрагивает брюшину и некоторые отделы кишечника. Первые признаки перитонита – резкая боль, сухость во рту и лихорадка. Так как пораженные участки кишечника также потребуется удалить хирургическим путем, операция по удалению перитонеального аппендицита значительно серьезнее и приводит к появлению таких проблем, как: спайки кишечника и кишечная непроходимость. Одной пациентке сделали лапароскопию. В ходе обследования обнаружили, что аппендицит сочетается с разрывом яичника.
Одной пациентке сделали лапароскопию. В ходе обследования обнаружили, что аппендицит сочетается с разрывом яичника.
 Ю.
Ю. При отсутствии лечения разлитой гнойный перитонит подразумевает летальный исход.
При отсутствии лечения разлитой гнойный перитонит подразумевает летальный исход. Забрюшинная флегмона — распространение воспалительного процесса по забрюшинной клетчатке при соответствующем расположении червеобразного отростка.
Забрюшинная флегмона — распространение воспалительного процесса по забрюшинной клетчатке при соответствующем расположении червеобразного отростка.