Брадикардия — когда сердце сокращается редко
Брадикардия — это слишком медленный пульс.
Важно отграничивать патологию от нормы, ведь далеко не всегда редкий пульс говорит о проблемах с вашим сердцем. Если с самого детства у вас пульс 50-60 ударов в минуту и никакой патологии обнаружено не было, а чувствуете вы себя прекрасно – скорее всего с вами всё нормально.
Это особенно характерно для людей, которые активно занимаются спортом: тренированное сердце гораздо эффективнее проталкивает кровь по сосудам – из-за этого сердце у спортсменов в покое бьется достаточно редко (вплоть до 40 ударов в минуту).
Когда же стоит насторожится?
Во-первых, если сердце у вас всегда билось с частотой 70-90 ударов в минуту, а тут внезапно стало биться с частотой 40-50 или ниже.
Во-вторых, если появились такие симптомы, как потемнение в глазах, шаткость походки или потери сознания – т.е. признаки того, что сердце не справляется со своей работой и кровь в мозг поступает с задержкой.
Самая частая причина, почему сердце внезапно стало биться редко – это патология синусового узла, места, где рождается электрический импульс и откуда он идёт, возбуждая всё сердце. Называется это – синдромом слабости синусового узла (СССУ) и причин у него масса (начиная от атеросклероза коронарных сосудов, заканчивая инфекционным поражением сердца – миокардитом). Диагностируется этот синдром просто – достаточно сделать ЭКГ. Лечение: имплантация под кожу электрического кардиостимулятора (ЭКС) – устройства, которое искусственно будет генерировать импульс и работать за синусовый узел. Размеры его более чем скромные, а вес не превышает 45 грамм, срок службы от 5 до 10 лет. Раз в год профилактический осмотр, и перепрограммирование (если требуется). Необходимо отметить, что одним из ведущих российских специалистов по проблеме СССУ является научный консультант нашего Центра профессор В.А. Шульман.
Вторая основная причина – это повреждение проводящих путей сердца, когда импульс от предсердий не доходит до желудочков. Называется это – АВ-блокада. Возникает она по тем же причинам, что и СССУ. АВ-блокада бывает 3-х степеней, которые различаются по глубине повреждения: 1-я степень – импульс проходит, но с задержкой, 2-я степень – импульс проходит не всегда и 3-я – импульс вообще не проходит. Страшнее всего именно 3-я степень, потому что предсердия и желудочки начинают сокращаться независимо друг от друга (каждый в своём ритме), что в итоге приводит к неэффективному кровообращению и повышает риск внезапной остановки сердца. В плане симптомов, диагностики и лечения АВ-блокада очень похожа на СССУ: редкий пульс, слабость, потеря сознания; снять ЭКГ обычно достаточно для диагностики, лечится имплантацией ЭКС.
Называется это – АВ-блокада. Возникает она по тем же причинам, что и СССУ. АВ-блокада бывает 3-х степеней, которые различаются по глубине повреждения: 1-я степень – импульс проходит, но с задержкой, 2-я степень – импульс проходит не всегда и 3-я – импульс вообще не проходит. Страшнее всего именно 3-я степень, потому что предсердия и желудочки начинают сокращаться независимо друг от друга (каждый в своём ритме), что в итоге приводит к неэффективному кровообращению и повышает риск внезапной остановки сердца. В плане симптомов, диагностики и лечения АВ-блокада очень похожа на СССУ: редкий пульс, слабость, потеря сознания; снять ЭКГ обычно достаточно для диагностики, лечится имплантацией ЭКС.
И, наконец, третья основная причина брадикардии – гипотиреоз или снижение работы щитовидной железы. Дело в том, что избыток гормонов щитовидки заставляет сердце сокращаться с повышенной скоростью, а их недостаток приводит к брадикардии.
Для диагностики нужно всего лишь сдать кровь на ТТГ (обычно, когда у человека выявили брадикардию, то ЭКГ и анализ крови на ТТГ ему назначают сразу) и всё встанет на свои места. Лечение – заместительная терапия. Как правило, недостаток гормонов щитовидной железы это результат такого заболевания, как аутоимунный тиреодидит, которое постепенно поражает щитовидную железу. К счастью, в 21 веке гормоны щитовидной железы давным давно синтезированы и человеку будет достаточно принимать их в виде таблеток, что очень удобно (в отличии от инсулина, который можно только колоть)
Лечение – заместительная терапия. Как правило, недостаток гормонов щитовидной железы это результат такого заболевания, как аутоимунный тиреодидит, которое постепенно поражает щитовидную железу. К счастью, в 21 веке гормоны щитовидной железы давным давно синтезированы и человеку будет достаточно принимать их в виде таблеток, что очень удобно (в отличии от инсулина, который можно только колоть)
Итого:
— Брадикардия может быть в норме, особенно у спортсменов.
— Если пульс стал меньше 60 (хотя до этого был 70-80), и\или у вас появились жалобы на слабость, вялость, потемнение в глазах или даже потери сознания – это может свидетельствовать о серьёзных проблемах в сердце (например, поврждение проводящих систем сердца) или гормональной дисфункции (проблемы с щитовидной железой).
— Для диагностики нужно сделать ЭКГ, сдать анализы крови на ТТГ и проконсультироваться с врачом.
Применительно ко взрослым — пульс менее 60 ударов считается брадикардией. Брадикардия обычно становится следствием целого спектра сопутствующих заболеваний. При выраженных проявлениях брадикардии у больного наблюдаются: слабость, боли в области сердца, холодный пот, головокружение, полуобморочные состояния или полная потеря сознания.
При выраженных проявлениях брадикардии у больного наблюдаются: слабость, боли в области сердца, холодный пот, головокружение, полуобморочные состояния или полная потеря сознания.
В основном брадикардия может быть вызвана двумя причинами: неспособностью синусового узла генерировать импульсы (так называемый синдром слабости синусового узла СССУ) и плохим проведением этих импульсов.
Часто брадикардия бывает следствием ишемической болезни сердца, артериальной гипертензии, миокардитов, приёма некоторых лекарственных препаратов, эндокринных заболеваний, повышения уровня калия в крови, повышения внутричерепного давления и др.
Методы диагностики брадикардии:
— Электрокардиография
— Холтеровское мониторирование
— Электрофизиологическое исследование
— ЭКГ по телефону
ВАЖНО!
Нарушения ритма сердца прекрасно диагностируют и лечат все кардиологи нашего Центра.
Сложные случаи нарушений ритма сердца, требующие хирургической коррекции, консультирует кардиологи-аритмологи в медицинском центре TERVE на Партизана Железняка, 21А.
С особо сложными клиническими случаями (по направлению кардиологов нашего Центра) разбирается кардиолог-аритмолог профессор Г.В.Матюшин
Что такое брадикардия и как она выявляется с помощью технологии PAD запатентованной компанией Микролайф
Брадикардия — это медицинский термин, употребляющийся для обозначения низкой частоты сердечных сокращений. Частота сердечных сокращений находится в определенных пределах и поддерживает физиологическое давление крови и питание организма.
A. Определение брадикардии и ее пределы
В медицине существует целый ряд различных определений брадикардии. В большинстве случаев речь идет о частоте меньше, чем 60 ударов в минуту, но некоторые медицинские источники ссылаются на частоту 55 ударов в минуту … 50 ударов в минуту.
Причиной различия определений брадикардии является то, что клинические симптомы брадикардии во многом зависят от специфических групп пациентов.
B. Причины брадикардии
Обычно выделяют три главные причины:
1. Патология регулировки частоты сердечных сокращений
Патология регулировки частоты сердечных сокращений
Низкая частота биения сердца может происходить по причине сердечно-сосудистых нарушений, которые имеют либо:
— кардиологическое происхождение (например, синдром слабости синусового узла, блокада сердца)
— экстракардиологическое происхождение (например, изменения в работе вегетативной нервной системы).
2. Лекарственные средства
Различные лекарственные средства могут быть причиной брадикардии. Некоторые из них, в частности, применяются для лечения гипертензии (например, блокаторы рецепторов).
3. Адаптация к тренировкам
Высокий уровень физического напряжения может привести к значительному повышению объема сердечного удара (например, у велосипедистов), что зачастую ассоциируется с сердечной брадикардией. Такое состояние должно расцениваться как физиологическая адаптация, вызванная тренировками.
C. Диагностика брадикардии с помощью технологии IHB
Брадикардия может быть выявлена технологией IHB. Все полученные и квалифицированные периоды пульсации в ходе осциллометрического измерения анализируются с помощью высокоточного детектирования и классификации модулем S/W.
Все полученные и квалифицированные периоды пульсации в ходе осциллометрического измерения анализируются с помощью высокоточного детектирования и классификации модулем S/W.
Этот встроенный алгоритм автоматически проверяет, являются ли входящие импульсы статистически равными или же они ниже так называемой границы разделения брадикардийной частоты пульса (PFBDS). Граница разделения частоты пульса определяется следующим образом:
PFBDS / [ударов в минуту] = 49 [ударов в минуту].
Граница разделения брадикардийной частоты в 49 ударов в минуту ниже, чем, например, 55 ударов в минуту.
Причинами этого могут быть:
1. Высокая специфичность технологии IHB по выявлению брадикардии
Технология IHB, разработанная компанией Микролайф, представляет собой технологию с исключительно высокой специфичностью в отношении выявления аритмии пульса. Она применяется для минимизации ложноположительных результатов аритмии. Высокая специфичность этого метода привела к потребности установки более строгих пределов брадикардии.
С выбранным пределом около 50 ударов в минуту достигается исключительная специфичность. Это значит, что большинство пользователей, которые в данное время получают результаты с символом IHB, страдают относительной брадикардией в момент измерения.
2. Брадикардия вызванная лекарствами
Некоторые схемы лечения гипертензии и большое количество лекарств в качестве главного или побочного эффекта, могут понижать частоту сердечных сокращений. Многие пациенты хорошо воспринимают частоту сердечных сокращений от 60 до 50 ударов в минуту. Однако, если частота сердечных сокращение падает ниже 50 ударов в минуту это тревожный сигнал, который должен отражаться во время измерения, что и делает технология IHB.
3. Брадикардия, вызванная тренировками
Спортсмены, женщины и мужчины, в результате тренировки могут развить брадикардию. Нет никакой необходимости в раздражающем для этой категории людей символе аритмии около 50 и 60 ударов в минуту. Тем не менее, частота ниже 50 ударов в минуту должна отражаться, поскольку может быть связана с патологическим падением частоты.
Forschungsinstitut für klinische Medizintechnik
Silberhälden 6
D — 71732 Tamm GermanyTamm, 13 июля, 2005
Диагностика причин и лечение брадикардии в Клиническом госпитале на Яузе, Москва.
В Клиническом госпитале на Яузе проводится быстрая и точная диагностика причин замедленного сердцебиения — брадикардии. Электрокардиография, суточное мониторирование ЭКГ по Холтеру, велоэргометрия и стресс-эхокардиография на швейцарской аппаратуре. Дополнительное обследование по индивидуальному плану в зависимости от предполагаемых причин брадикардии. Консультации смежных специалистов: эндокринолога, невролога, гастроэнтеролога и др. Индивидуальный подбор лекарственной терапии. Имплантация ЭКС. Наблюдение опытными кардиологами, аритмологами, в том числе кардиохирургом-аритмологом профессором А.В. Ардашевым.
Записаться к кардиологу
При брадикадии частота сердечных сокращений составляет менее 60 ударов в минуту. Это может быть нормой для спортсменов или естественной реакцией, например, при переохлаждении, но может служить и симптомом болезнисердца или внесердечной патологии (гипотиреоз, отравления и др.).
Это может быть нормой для спортсменов или естественной реакцией, например, при переохлаждении, но может служить и симптомом болезнисердца или внесердечной патологии (гипотиреоз, отравления и др.).
Брадикардия возникает при некоторых изменениях в структуре и функции сердечной мышцы:
- При нарушении автоматизма в синусовом узле (в норме он формирует правильный сердечный ритм).
- Если участок склероза, например, после инфаркта миокарда затронул участок проводящей системы сердца. Эта ситуация называется блокадой.
Симптомы
Вне зависимости от причины брадикардия приводит к нарушению кровоснабжения, что проявляется следующими симптомами:
- Пациенты чувствуют, что сердце бьется слабо и медленно
- Общая слабость
- Обморок
- Холодный пот
- Головокружение
- Боль и тяжесть в груди
Обследование
Основным методом диагностики является электрокардиография. Если замедленное сердцебиение возникает приступообразно, необходимо холтеровское мониторирование ЭКГ, по показаниям — велоэргометрия. Эхокардиография позволяет выявить изменения сердечной мышцы.
Если замедленное сердцебиение возникает приступообразно, необходимо холтеровское мониторирование ЭКГ, по показаниям — велоэргометрия. Эхокардиография позволяет выявить изменения сердечной мышцы.
В том случае, если внутрисердечных причин для замедления сердечного ритма не выявлено, необходимо расширенное клиническое обследование, включающее консультации разных специалистов, анализы крови, иные исследования. План обследования составляется индивидуально для каждого пациента.
Лечение
- Консервативная терапия симптоматической брадикардии заключается в эффективном лечении основного заболевания. Устойчивое снижение частоты сердечного ритма требует индивидуального подбора лекарственной терапии, наблюдения кардиолога для контроля состояния.
- Хирургическое лечение подразумевает имплантацию кардиостимулятора. В нашей клинике применяются современные двухкамерные ЭКС.
В Клиническом госпитале на Яузе выбор метода хирургического лечения брадикардии осуществляется в ходе консультации ведущего кардиохирурга — аритмолога России — профессора А. В. Ардашева.
В. Ардашева.
Записаться на прием
Стоимость услуг
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Статья проверена врачом-кардиологом высшей категории Курбатовой И.В., носит общий информационный характер, не заменяет консультацию специалиста.
Для рекомендаций по диагностике и лечению необходима консультация врача.
Синусовая брадикардия
Кардиология
Екатерина Крюкова:
Добрый вечер. Это «Кардиология с доктором Грачевым». В студии Сергей Грачев, врач-кардиолог, я, Екатерина Крюкова. Мы сегодня общаемся о синусовой брадикардии. Сергей, приветствую!
Сергей Грачев:
Здравствуйте!
Екатерина Крюкова:
Я сразу скажу: наверное, никто не понимает название темы. Может быть, у этой штуки есть какое-то бытовое название?
Может быть, у этой штуки есть какое-то бытовое название?
Сергей Грачев:
Синусовая брадикардия – это нарушение ритма сердца, который характеризуется урежением частоты сердечного ритма ниже нормы (ниже 60 ударов в минуту). Все знают о тахикардии, это распространенное явление, но брадикардия тоже бывает довольно часто.
Екатерина Крюкова:
Просто сердечный ритм замедляется?
Сергей Грачев:
Да.
Екатерина Крюкова:
Это опасность какую-то представляет?
Сергей Грачев:
В большинстве случаев нет, но нужно уметь отличать урежение пульса у здорового человека и урежение пульса, как признак патологии. То есть урежение пульса часто бывает особенностью организма, и это чаще особенность даже не сердца, а нервной системы. Например, у спортсменов часто бывает нормальное урежение пульса, это для них характерное явление. При физической нагрузке, например, такое неустойчивое урежение пульса превращается в нормальную здоровую тахикардию. К примеру, бывает урежение пульса в период ночного сна, или если человек просыпается, то у него немножко перестроена нервная система под ночной период, и ночью пульс реже, даже если он встанет, походит немножко, то есть у него относительно редкий пульс. Но бывает еще и патология, она может быть связана с нервной системой и патология самого сердца. Бывают еще нарушения в эндокринной сфере, которые приводят к урежению пульса. Вот это урежение уже неадекватное, то есть такой пульс не адекватен физической активности, поэтому на фоне такой брадикардии человек чувствует себя плохо.
К примеру, бывает урежение пульса в период ночного сна, или если человек просыпается, то у него немножко перестроена нервная система под ночной период, и ночью пульс реже, даже если он встанет, походит немножко, то есть у него относительно редкий пульс. Но бывает еще и патология, она может быть связана с нервной системой и патология самого сердца. Бывают еще нарушения в эндокринной сфере, которые приводят к урежению пульса. Вот это урежение уже неадекватное, то есть такой пульс не адекватен физической активности, поэтому на фоне такой брадикардии человек чувствует себя плохо.
Екатерина Крюкова:
И что с этим делать? Нужно отделять зерна от плевел, понять, с каким состоянием к нам пришел пациент, какие у него есть сопутствующие заболевания и привычки?
Сергей Грачев:
Если брадикардия произошла внезапно – всегда был нормальный пульс, и это никак на себя не обращало внимания, и тут вдруг человек обнаружил, что у него резко снизился пульс, особенно, если это сопровождалось какими-то ощущениями – головокружением или потерей сознания, то это повод обратиться к врачу. Но обычно патологическая брадикардия развивается постепенно, и человек замечает, что у него пульс меньше, меньше, и пора беспокоиться. Существует такая граница пульса, ниже нормы 44 удара в минуту, когда это, скорее всего, уже патология. У спортсменов бывает пульс 50-55. Если они немножко перетренируются, у них будет ниже пульс – 50, 45. Если пульс меньше 44, то уже пора прекращать тренировки, или это уже некая патология, сердечно-сосудистая или эндокринная, с которой должен разбираться доктор.
Но обычно патологическая брадикардия развивается постепенно, и человек замечает, что у него пульс меньше, меньше, и пора беспокоиться. Существует такая граница пульса, ниже нормы 44 удара в минуту, когда это, скорее всего, уже патология. У спортсменов бывает пульс 50-55. Если они немножко перетренируются, у них будет ниже пульс – 50, 45. Если пульс меньше 44, то уже пора прекращать тренировки, или это уже некая патология, сердечно-сосудистая или эндокринная, с которой должен разбираться доктор.
Обычно патологическая брадикардия развивается постепенно, и человек замечает, что у него пульс меньше, меньше, и пора беспокоиться. Ниже нормы 44 удара в минуту – это, скорее всего, уже патология.
Екатерина Крюкова:
А если об эндокринных поговорить, это что может быть?
Сергей Грачев:
Чаще всего, это заболевания щитовидной железы, которые характеризуются снижением функции щитовидной железы, гипотиреоз. И обычно, кроме синусовой брадикардии, при гипотиреозе бывает ощущение усталости, слабости, отсутствие воли, мотивации. Бывает не у всех, но очень характерно для гипотиреоза, когда сложно подняться с положения на корточках, четырехглавый разгибатель бедра почему-то проявляет слабость при этой патологии.
И обычно, кроме синусовой брадикардии, при гипотиреозе бывает ощущение усталости, слабости, отсутствие воли, мотивации. Бывает не у всех, но очень характерно для гипотиреоза, когда сложно подняться с положения на корточках, четырехглавый разгибатель бедра почему-то проявляет слабость при этой патологии.
Екатерина Крюкова:
То есть опытный врач может попросить тебя так присесть?
Сергей Грачев:
Я думаю, что опытный врач до этого момента раскроет диагноз, по крайней мере, подтверждается он с помощью анализов крови на гормоны щитовидной железы.
Екатерина Крюкова:
Вы сказали, что это еще может быть связано с особенностями нервной системы или патологиями. Здесь что можно сказать?
Сергей Грачев:
В норме сердце подчиняется и гормонам щитовидной железы, надпочечников, тому же самому адреналину, то есть в обычной жизни сердце сокращается с участием эндокринной системы и нервной системы.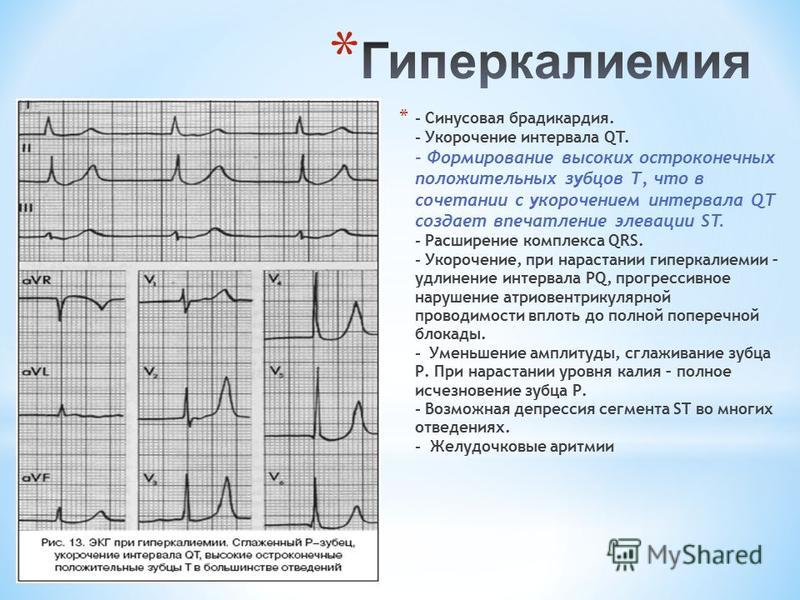 Причем, как ни странно, активность нервной системы в отношении сердца обратно пропорциональна пульсу: чем активнее блуждающий нерв, который контролирует сердечный ритм, тем реже пульс. Вот как раз высокая активность блуждающего нерва – это та самая особенность нервной системы, которая бывает и у спортсменов, и у просто здоровых людей, и при заболеваниях, которые приводят к повышению активности блуждающего нерва. Это могут быть заболевания нервной системы или даже желудочно-кишечные заболевания.
Причем, как ни странно, активность нервной системы в отношении сердца обратно пропорциональна пульсу: чем активнее блуждающий нерв, который контролирует сердечный ритм, тем реже пульс. Вот как раз высокая активность блуждающего нерва – это та самая особенность нервной системы, которая бывает и у спортсменов, и у просто здоровых людей, и при заболеваниях, которые приводят к повышению активности блуждающего нерва. Это могут быть заболевания нервной системы или даже желудочно-кишечные заболевания.
В норме сердце подчиняется и гормонам щитовидной железы, надпочечников, тому же самому адреналину, то есть в обычной жизни сердце сокращается с участием эндокринной системы и нервной системы.
Поясню. Блуждающий нерв потому и называется блуждающим, что встречается практически во всех органах, которые работают независимо от нас – в слизистых желудочно-кишечного тракта, иннервирует гладкую мускулатуру некоторых органов, отвечает за ширину зрачка, тонус бронхов, потоотделение, слюноотделение, работу поджелудочной железы, тонус желчного пузыря, за очень многие вещи отвечает, за то, над чем мы обычно не задумываемся. То есть мы, например, не задумываемся над тем, как сократить желчный пузырь или ускорить сердечный ритм, или расширить зрачки – всем этим занимается часть вегетативной системы, представленная блуждающим нервом. Он отвечает за много задач сразу. И вот одна из них – контроль пульса, при повышении активности блуждающего нерва пульс замедляется. И если в организме происходит некое заболевание, которое раздражает блуждающий нерв, например, заболевание желудочно-кишечного тракта, оно держит нервную систему и блуждающий нерв в тонусе, и это сказывается на работе сердца. То есть заболевание в желудочно-кишечном тракте реагирует в сердце нарушением пульса.
То есть мы, например, не задумываемся над тем, как сократить желчный пузырь или ускорить сердечный ритм, или расширить зрачки – всем этим занимается часть вегетативной системы, представленная блуждающим нервом. Он отвечает за много задач сразу. И вот одна из них – контроль пульса, при повышении активности блуждающего нерва пульс замедляется. И если в организме происходит некое заболевание, которое раздражает блуждающий нерв, например, заболевание желудочно-кишечного тракта, оно держит нервную систему и блуждающий нерв в тонусе, и это сказывается на работе сердца. То есть заболевание в желудочно-кишечном тракте реагирует в сердце нарушением пульса.
Екатерина Крюкова:
Какое самое частое заболевание ЖКТ, влияющее на сердце?
Сергей Грачев:
Это чаще заболевание верхних отделов желудочно-кишечного тракта. Я статистику не знаю точно, но на моей практике обычно это грыжи пищеводного отверстия диафрагмы, гастриты, дуодениты, язвы, эрозии слизистой желудка и двенадцатиперстной кишки, бывает при панкреатите. Брадикардия входит в симптомокомплекс при перитоните, тогда тоже идет сильное раздражение блуждающего нерва.
Брадикардия входит в симптомокомплекс при перитоните, тогда тоже идет сильное раздражение блуждающего нерва.
Екатерина Крюкова:
А как тогда понять, что лечить в первую очередь – кишечник, желудок, сердечный ритм или что-то еще?
Сергей Грачев:
Для этого нужно понимать, с каким заболеванием связаны большие риски. Естественно, мы в первую очередь исключаем сердечную патологию, и любой кардиолог знает, как это сделать – с помощью анализов крови, ЭКГ, ультразвуковых методов исследования, холтеровского мониторирования. Нужно выяснить, является ли проблема первично сердечной или, может быть, заболевание сердца вносит какой-то вклад в эти симптомы, и понять, какие масштабы имеет эта брадикардия. Потому что она может днем проявляться просто как брадикардия, а ночью, когда блуждающий нерв вступает в свои законные права, а у всех здоровых людей активность блуждающего нерва больше ночью, тогда могут происходить длительные паузы в течение нескольких секунд. Это уже опасно. Вот и нужно выяснить, в каких масштабах эта брадикардия, какие максимальные паузы бывают и, если необходимо, стимулировать сердечные сокращения, то есть убрать влияние, например, блуждающего нерва и отправить дальше лечиться к гастроэнтерологу.
Это уже опасно. Вот и нужно выяснить, в каких масштабах эта брадикардия, какие максимальные паузы бывают и, если необходимо, стимулировать сердечные сокращения, то есть убрать влияние, например, блуждающего нерва и отправить дальше лечиться к гастроэнтерологу.
Екатерина Крюкова:
Если у человека его активность повышена по рождению, ему нужно как-то нивелировать ее и уменьшать? Вы сказали, что во всех органах мы видим действия блуждающего нерва – очень интересно, как на это можно повлиять?
Сергей Грачев:
Да, существуют специальные препараты, которые при возникновении каких-то осложнений этого состояния снимают активность блуждающего нерва. И тут медицина до сих пор не придумала ничего нового, кроме как экстракт белладонны, она же красавка, атропин и подобные препараты, уже синтетические. Они снимают влияние блуждающего нерва.
Екатерина Крюкова:
На короткие сроки?
Сергей Грачев:
На короткие сроки, но это дает время, чтобы обеспечить терапевтическое окно, когда можно повлиять как-то, изменить, например, режим питания, воздействуя другими препаратами, антибиотиками, чтобы способствовать излечению и настроить новый нормальный рефлекс. Это уже гастроэнтерология. В отношении кардиологии очень часто бывает, что мы видим, что это заболевание либо гастроэнтерологическое, либо заболевание нервной системы, которая вовлекает в себя систему вегетативную с ядром блуждающего нерва или сам нерв. Такое тоже может быть, правда, гораздо реже.
Это уже гастроэнтерология. В отношении кардиологии очень часто бывает, что мы видим, что это заболевание либо гастроэнтерологическое, либо заболевание нервной системы, которая вовлекает в себя систему вегетативную с ядром блуждающего нерва или сам нерв. Такое тоже может быть, правда, гораздо реже.
Екатерина Крюкова:
А брадикардия напрягает Ваших пациентов, как самостоятельное заболевание? Человек приходит и жалуется: «Знаете, я уже 3 года не могу победить», или это просто что-то сопутствующее, на которое Вы обратите внимание?
Сергей Грачев:
По-разному. Кто-то не ощущает брадикардии, это выявляется при кардиограмме или просто при осмотре, у кого-то действительно есть симптомы.
Екатерина Крюкова:
Какие будут жалобы в таком случае?
Сергей Грачев:
Вообще, это непереносимость нагрузки, сердцебиение, то есть чувствуется, что пульс редкий, но сильный, сильные сокращения сердца. Нередко на фоне брадикардии развивается дыхательная аритмия или другие виды аритмий, такие как экстрасистолия. Это тоже часть симптомокомплекса повышения активности блуждающего нерва.
Нередко на фоне брадикардии развивается дыхательная аритмия или другие виды аритмий, такие как экстрасистолия. Это тоже часть симптомокомплекса повышения активности блуждающего нерва.
Мне бы хотелось поговорить еще о других причинах, потому что это одна из самых распространенных причин, связанная с нервной системой. Бывают еще и другие причины. И патология, которую тоже нужно обсудить. Хотя блуждающий нерв – это очень интересно, и можно долго про него рассказывать, но все это оставим для неврологов и гастроэнтерологов. Напомню только, что активность блуждающего нерва – это может быть норма, особенно для спортсменов и в некоторые периоды жизни.
Нередко на фоне брадикардии развивается дыхательная аритмия или другие виды аритмий, такие как экстрасистолия.
Екатерина Крюкова:
Но врачи четко дифференцирует норму и патологию?
Сергей Грачев:
Да, особенно неврологи. Если есть какие-то сомнения, то нужно отправить пациента к неврологу.
Если есть какие-то сомнения, то нужно отправить пациента к неврологу.
Екатерина Крюкова:
А как определить в комплексе, что у человека избыточно работает блуждающий нерв?
Сергей Грачев:
Потому что есть другие признаки. Это только проявления в отношении сердечного ритма. Обычно у них еще бывает дискинезия желчевыводящих путей, некоторые неврологические особенности. Например, красный дермографизм – это значит, когда проводят молоточком по коже, через некоторое время появляется след. Если этот след красный, то присутствует ваготония – повышение тонуса блуждающего нерва, то есть это называют красный дермографизм. Или бывает смешанный дермографизм, это норма, или белый след остается – это, наоборот, сниженная активность блуждающего нерва. Но тогда, обычно, проблем с брадикардией не бывает.
Бывают другие симптомы, потому что за многие вещи отвечает блуждающий нерв. И если после этого остаются сомнения, проводят пробу с атропином, то есть колют атропин, смотрят, что изменяется, в том числе как изменяется пульс. И ваготоническая брадикардия уступает место адреналину, если речь идет о каких-то стрессах или физических нагрузках. Например, бывают часто молодые пациенты – спортсмены, абитуриенты военных училищ, которых не пускают почему-то из-за брадикардии или других ваготонических нарушений. Мы им делаем пробы с физической нагрузкой и видим, что пульс прирастает адекватно. И вот эта функциональная проба, ЭКГ с нагрузкой (ЭКГ до 30 приседаний и после) сохранилась только у нас в России и используется для поступления в военные учебные заведения именно для того, чтобы дифференцировать эти вещи, потому что обидно не брать хорошего спортсмена. Причиной брадикардии могут быть электролитные нарушения, например, избыток калия или злоупотребления препаратами калия.
И ваготоническая брадикардия уступает место адреналину, если речь идет о каких-то стрессах или физических нагрузках. Например, бывают часто молодые пациенты – спортсмены, абитуриенты военных училищ, которых не пускают почему-то из-за брадикардии или других ваготонических нарушений. Мы им делаем пробы с физической нагрузкой и видим, что пульс прирастает адекватно. И вот эта функциональная проба, ЭКГ с нагрузкой (ЭКГ до 30 приседаний и после) сохранилась только у нас в России и используется для поступления в военные учебные заведения именно для того, чтобы дифференцировать эти вещи, потому что обидно не брать хорошего спортсмена. Причиной брадикардии могут быть электролитные нарушения, например, избыток калия или злоупотребления препаратами калия.
Причиной брадикардии могут быть электролитные нарушения, например, избыток калия или злоупотребления препаратами калия.
Екатерина Крюкова:
Чем нужно перебрать, чтобы получить избыток, кроме бананов?
Сергей Грачев:
Обычно это таблетки – аспарагинаты калия.
Екатерина Крюкова:
А для чего их пьют?
Сергей Грачев:
Их пьют как метаболическое средство при сердечных болезнях, при использовании мочегонных, при нарушениях ритма, если нет противопоказаний, как универсальное антиаритмическое средство. Но все это назначает врач, и в инструкции четко прописано, что лечение производится под контролем калия в крови. Если избыток калия, то наблюдается урежение пульса. При передозировке дигоксина – препарат, который используется для лечения сердечной недостаточности и некоторых нарушений ритма, тоже может развиваться брадикардия. Это один из симптомов передозировки, который нужно контролировать постоянно при приеме этих препаратов, потому что они часто назначаются на долгий срок или на всю жизнь. Есть множество разных препаратов, которые при длительном приеме могут вызвать побочный эффект – брадикардию. Это в отношении препаратов. Отравление тяжелыми металлами, в частности, свинцом.
Екатерина Крюкова:
Курение, алкоголь?
Сергей Грачев:
Курение и алкоголь могут вызывать и тахикардию, и другие нарушения ритма, и вообще отклонения от нормы ритма.
Екатерина Крюкова:
Гипоксия. Есть такое?
Сергей Грачев:
Да. Отравления угарным газом, к примеру, потому что те самые клетки, в которых формируется импульс, возбуждающий сокращение, как и все другие клетки, чувствительны к токсическим воздействиям, недостатку кислорода. И они могут по-разному реагировать на одну и ту же ситуацию, в том числе и брадикардией.
Как устроена проводящая система сердца? Автоматически импульс формируется в синусовом узле, то есть в норме импульс проходит через сердце особым путем, для того чтобы последовательно сократились предсердие и желудочки. Снижение частоты образования этого импульса характеризуется брадикардией. Но у сердца есть свои собственные защитные механизмы. Оно подключает другие места в сердечной мышце, которые начинают брать на себя роль образователя этого импульса. Но, естественно, они при нормальном пульсе не работают, а подключаются, когда пульс сильно снижается, ниже 40 ударов в минуту. Пульс меньше 40 – это уже не синусовый ритм, а эктопический, когда роль на себя берут желудочки, миокард желудочков, они берут нетипичную для себя функцию образования сердечного импульса, но с более редкой частотой.
Пульс меньше 40 – это уже не синусовый ритм, а эктопический, когда роль на себя берут желудочки, миокард желудочков, они берут нетипичную для себя функцию образования сердечного импульса, но с более редкой частотой.
Екатерина Крюкова:
Скажите, а возрастные изменения провоцируют брадикардию?
Сергей Грачев:
Нет такой четкой связи, но через возрастные болезни – да. То есть как результат возрастных заболеваний, в том числе ишемической болезни сердца, бывает слабость синусового узла, или блокады, которые характеризуются урежением пульса. Это необязательно синусовая тахикардия, это тоже может быть регулярный редкий пульс, но это будут уже другие нарушения ритма. Нужен особый подход.
Екатерина Крюкова:
Когда все это становится проблемой?
Сергей Грачев:
Когда появляются симптомы. Если симптомы имеют четкую связь с брадикардией, то нужно обращаться к врачу. Любые нарушения ритма лечатся. Что за симптомы? Ну, во-первых, непереносимость нагрузки, головокружение, неадекватный пульс нагрузке или даже состоянию покоя, при котором тоже должен быть определенный тонус в организме, в том числе и частота пульса выдерживаться сердцем. Этого не происходит, человек себя плохо чувствует. Общие симптомы – слабость и головокружение. Бывает потеря сознания – это уже абсолютные показания для госпитализации, устанавливаем кардиостимулятор.
Что за симптомы? Ну, во-первых, непереносимость нагрузки, головокружение, неадекватный пульс нагрузке или даже состоянию покоя, при котором тоже должен быть определенный тонус в организме, в том числе и частота пульса выдерживаться сердцем. Этого не происходит, человек себя плохо чувствует. Общие симптомы – слабость и головокружение. Бывает потеря сознания – это уже абсолютные показания для госпитализации, устанавливаем кардиостимулятор.
Если симптомы имеют четкую связь с брадикардией, то нужно обращаться к врачу. Любые нарушения ритма лечатся.
Как ни странно, при урежении пульса чаще всего фатальным является учащение пульса, то есть урежение пульса приводит к учащению пульса. Чрезмерное снижение пульса нарушает механизмы образования импульса в сердце – вот тот самый эктопический ритм, который может себя неправильно проявить в виде тахисистолических нарушений, то есть уже нарушений ритма, характеризующихся очень высокой частотой, которую сердце не выдерживает. То есть чем ниже пульс, тем выше вероятность таких заболеваний, как мерцательная аритмия или наджелудочковая тахикардия, которые могут быстро фатально закончиться. До этого доходит редко. Обычно человек сначала чувствует слабость, обращает внимание на пульс или другие симптомы, которые связаны с этим состоянием, и обращается к врачу вовремя.
То есть чем ниже пульс, тем выше вероятность таких заболеваний, как мерцательная аритмия или наджелудочковая тахикардия, которые могут быстро фатально закончиться. До этого доходит редко. Обычно человек сначала чувствует слабость, обращает внимание на пульс или другие симптомы, которые связаны с этим состоянием, и обращается к врачу вовремя.
Екатерина Крюкова:
Но есть же столько похожих состояний и заболеваний. Тут важно не пропустить терапевту, который осматривает человека?
Сергей Грачев:
Это сложно пропустить, потому что даже самый посредственный врач или студент измеряет давление. А если это делать правильно, то обязательно доктор услышит тоны Короткова, что они непривычно редки, потому что доктор, или студент, или медсестра слушают постоянно пациентов и реагируют именно на слух. Это как музыкальный слух, то есть нормальный практикующий доктор по трем ударам может определить примерно частоту пульса, то есть буквально дотронуться до руки и оценить, что он ритмичный, но редкий, и примерно прикинуть: ударов 40 – да, надо делать кардиограмму, смотреть, почему так. Так что вот этот признак сложно пропустить.
Так что вот этот признак сложно пропустить.
Екатерина Крюкова:
Скажите, а у детей есть предрасположенность к брадикардии?
Сергей Грачев:
У детей часто бывает. И как вариант нормы – дыхательная аритмия, которая характеризуется урежением пульса и учащением зависимости от ритма дыхания. Бывает буквально за одну минуту 10 раз может поменяться пульс, то есть он то урежается, то учащается.
Екатерина Крюкова:
А это нормально?
Сергей Грачев:
Это как вариант нормы может быть. И для детей такие нарушения вегетативной сферы, как брадикардия более типичны, чем для взрослых.
Екатерина Крюкова:
Что Вы советуете делать в плохом случае, в относительно хорошем случае? Что прописывают врачи?
Сергей Грачев:
Я рекомендую не паниковать. Если заметили, что пульс редкий, то нужно подумать о каких-то причинах, лежащих на поверхности. Если Вы спортсмен, нужно немножко отдохнуть, приостановить тренировки. То есть это не повлияет никак, не ухудшит состояние нервной системы, наоборот, будет на пользу.
Если Вы спортсмен, нужно немножко отдохнуть, приостановить тренировки. То есть это не повлияет никак, не ухудшит состояние нервной системы, наоборот, будет на пользу.
Если это необъяснимый для Вас феномен, впервые в жизни, то стоит обратиться к доктору. Хотя бы сходить, просто поговорить, потому что самый лучший метод диагностики – это сбор анамнеза и объективный осмотр, то, что происходит в кабинете врача. И редко, когда дальше уже идет что-то, то есть дальше кардиограмма. Обычно вот на этом и заканчивается. Все еще зависит от пола, потому что заболевание щитовидной железы – это поле, типичное для женщин. Поэтому нужно задуматься о гормонах щитовидной железы, не говоря уже о том, что даже несмотря на самочувствие и пульс, нужно контролировать гормоны щитовидной железы – для женщин это культура здоровья.
Екатерина Крюкова:
Давайте, поговорим о лечении легких, тяжелых форм, госпитальных.
Сергей Грачев:
Обычно лечение не требуется при обращении, то есть это меры немедикаментозного характера, изменение образа жизни. Если находится причина, например, заболевания щитовидной железы, или нервной системы, или желудочно-кишечного тракта, то есть то, о чем мы говорили в первой части, которые могут провоцировать брадикардию, для которых брадикардия – это часть симптомокомплекса, тогда мы отправляем к соответствующему специалисту. Гастроэнтеролог лечит и обследует свое, и по мере проявления эффекта его лечения устраняется и брадикардия, и можно даже не обращать на нее внимания и не лечить при этом. Невролог, соответственно, обследует головной мозг, неврологический статус, и тоже проходит брадикардия, редкий пульс проходит, как симптом, при устранении неврологической патологии. Или соответствующий специалист, занимающийся гормонами щитовидной железы, например, и метаболизмом электролитов крови – к эндокринологу направляют.
Если находится причина, например, заболевания щитовидной железы, или нервной системы, или желудочно-кишечного тракта, то есть то, о чем мы говорили в первой части, которые могут провоцировать брадикардию, для которых брадикардия – это часть симптомокомплекса, тогда мы отправляем к соответствующему специалисту. Гастроэнтеролог лечит и обследует свое, и по мере проявления эффекта его лечения устраняется и брадикардия, и можно даже не обращать на нее внимания и не лечить при этом. Невролог, соответственно, обследует головной мозг, неврологический статус, и тоже проходит брадикардия, редкий пульс проходит, как симптом, при устранении неврологической патологии. Или соответствующий специалист, занимающийся гормонами щитовидной железы, например, и метаболизмом электролитов крови – к эндокринологу направляют.
Если заболевание – это сердечная причина, она тоже бывает устранимая, и тоже быстро приводит к устранению этого симптома. Но чаще, если заболевание сердечное, то, которое приводит к брадикардии, то требуется уже настоящее лечение, то есть подключение искусственного водителя ритма или стимулятора, который контролирует пульс. То есть подкожно вшивается микросхема с батарейкой, которая контролирует сердечный пульс с помощью внутрисердечных электродов, и если возникают слишком большие паузы, это же устройство дает микротоковый разряд, которого хватает, чтобы спровоцировать внеочередное сокращение сердца.
То есть подкожно вшивается микросхема с батарейкой, которая контролирует сердечный пульс с помощью внутрисердечных электродов, и если возникают слишком большие паузы, это же устройство дает микротоковый разряд, которого хватает, чтобы спровоцировать внеочередное сокращение сердца.
Подкожно вшивается микросхема с батарейкой, которая контролирует сердечный пульс с помощью внутрисердечных электродов, и если возникают слишком большие паузы, это же устройство дает микротоковый разряд, которого хватает, чтобы спровоцировать внеочередное сокращение сердца.
Екатерина Крюкова:
Вшивается насовсем такая схема?
Сергей Грачев:
Насовсем. Если в случае с тахикардией, когда пульс учащается, полно разных препаратов, которые успешно снижают пульс, то с брадикардией все гораздо сложнее. То есть острые состояния можно как-то купировать, но таких препаратов придумано мало, и их нельзя принимать постоянно. И если сердечная проблема неустранимая, например, вовлечение синусового узла, где образуется сердечный электрический импульс, в фиброз, то есть замещение соединительных тканей после перенесенного воспаления, то уже ничего не сделать. Тогда функцию протезируют, как у нас говорят. Если нужно протезировать какой-то орган или конечность, могут сделать протез, а здесь мы протезируем функцию, то есть аппарат подшивается и программируется, и контролирует сердечный пульс, а иногда заменяет полностью проводящую систему сердца.
И если сердечная проблема неустранимая, например, вовлечение синусового узла, где образуется сердечный электрический импульс, в фиброз, то есть замещение соединительных тканей после перенесенного воспаления, то уже ничего не сделать. Тогда функцию протезируют, как у нас говорят. Если нужно протезировать какой-то орган или конечность, могут сделать протез, а здесь мы протезируем функцию, то есть аппарат подшивается и программируется, и контролирует сердечный пульс, а иногда заменяет полностью проводящую систему сердца.
Они бывают разные: просто контролирующие или контролирующие с тонкими настройками, так скажем, смарт-устройства, которые анализируют и включаются по мере необходимости или в зависимости от физических потребностей организма, когда нужно увеличить пульс для физической нагрузки. Это все современные аппараты, с которыми человек ходит дальше, обычно всю жизнь.
Екатерина Крюкова:
А есть какие-то последствия в образе жизни, в здоровье?
Сергей Грачев:
Если хорошие, современные кардиостимуляторы, то нет. Нужно за ним следить, то есть появляться периодически у врача и контролировать, то есть специальным устройством считывать информацию, проверять заряд и особенности работы, как он работает, не отсоединился ли где-то электрод. С другой стороны, у таких людей даже есть определенное преимущество, потому что некоторые острые заболевания, которые характеризуются остановкой сердца, от них человек становится защищен, потому что в случае чего это устройство срабатывает, как дефибриллятор. И там, где люди в основном умирают, при этих состояниях этот человек выживает. Это дает тоже и преимущество.
Нужно за ним следить, то есть появляться периодически у врача и контролировать, то есть специальным устройством считывать информацию, проверять заряд и особенности работы, как он работает, не отсоединился ли где-то электрод. С другой стороны, у таких людей даже есть определенное преимущество, потому что некоторые острые заболевания, которые характеризуются остановкой сердца, от них человек становится защищен, потому что в случае чего это устройство срабатывает, как дефибриллятор. И там, где люди в основном умирают, при этих состояниях этот человек выживает. Это дает тоже и преимущество.
Екатерина Крюкова:
Если бы все было так хорошо, у нас бы все сидели с кардиостимуляторами. Значит, есть что-то плохое?
Сергей Грачев:
Потому что нужно контролировать, потому что это все-таки аппаратура, которая тоже дает сбой.
Екатерина Крюкова:
А пациенту нет доступа к кардиостимулятору? Он зашит, и только доктор может посмотреть, что к чему?
Сергей Грачев:
Да, обычно пациент привыкает и перестает обращать внимание. Это может быть маленький бугорок под кожей – и все, никаких проблем.
Это может быть маленький бугорок под кожей – и все, никаких проблем.
Екатерина Крюкова:
Когда пульс стимулируется, ты ничего не ощущаешь при этом?
Сергей Грачев:
Нет. Бывает, стимулируют в острых состояниях, когда пациент поступает с состоянием, характеризующимся урежением пульса. Нужно срочно что-то делать, времени нет на установку кардиостимулятора. Могут воткнуть прямо иголки, по крайней мере, раньше так делали, в грудную клетку с электродами, и какое-то время это выигрывает для того, чтобы осуществить полноценную манипуляцию через катетер – через подключичную артерию или вену заводится электрод прямо в сердце, и через этот электрод уже налаживается нужный ритм. Или, например, бывает, что электрод проводят через пищевод, то есть там сердце ближе, пульс проходит проще, человек ничего не ощущает. Но этот метод редко используется.
Описывая эти все кардиостимуляторы и манипуляции, обычно они используются при серьезных нарушениях ритма. А мы сегодня говорим о синусовой брадикардии. Но это можно упомянуть, как возможные последствия синусовой брадикардии в случае, если это настоящее сердечное заболевание. В любом случае, нарушение ритма лечится, даже когда сердце перестанет само производить импульс. Все нарушения ритма, в основном, лечатся – если не препаратами, то установкой кардиостимуляторов и других устройств, которые помогают сердцу сокращаться, а иногда даже полностью берут на себя роль проводящей системы сердца.
А мы сегодня говорим о синусовой брадикардии. Но это можно упомянуть, как возможные последствия синусовой брадикардии в случае, если это настоящее сердечное заболевание. В любом случае, нарушение ритма лечится, даже когда сердце перестанет само производить импульс. Все нарушения ритма, в основном, лечатся – если не препаратами, то установкой кардиостимуляторов и других устройств, которые помогают сердцу сокращаться, а иногда даже полностью берут на себя роль проводящей системы сердца.
Екатерина Крюкова:
У нас по квоте можно имплантировать кардиостимулятор?
Сергей Грачев:
Обычно это по квоте и делается.
Екатерина Крюкова:
Это плановые операции или ургентные?
Сергей Грачев:
Делают и в срочном порядке, естественно, такие ситуации бывают, и делают довольно быстро и успешно, и в плановом порядке тоже. Вот, к примеру, как это делается в плановом порядке. У человека произошло синкопальное состояние – обморок ни с того ни с сего и никаких других жалоб. Вот он упал, потерял сознание, очнулся – все нормально. И при таком диагнозе (подразумевается, что это может быть нарушение ритма) проводится среди прочих исследований холтеровское мониторирование. Если видим, что у человека есть предпосылки к нарушению ритма, или паузы возникают на фоне той же брадикардии, чрезмерные задержки пульса, это является показанием к плановой госпитализации и установке кардиостимулятора. Но не всегда, иногда можно решить другими способами проблемы с пульсом.
Вот он упал, потерял сознание, очнулся – все нормально. И при таком диагнозе (подразумевается, что это может быть нарушение ритма) проводится среди прочих исследований холтеровское мониторирование. Если видим, что у человека есть предпосылки к нарушению ритма, или паузы возникают на фоне той же брадикардии, чрезмерные задержки пульса, это является показанием к плановой госпитализации и установке кардиостимулятора. Но не всегда, иногда можно решить другими способами проблемы с пульсом.
Если видим, что у человека есть предпосылки к нарушению ритма, или паузы возникают на фоне той же брадикардии, чрезмерные задержки пульса, это является показанием к плановой госпитализации и установке кардиостимулятора.
Екатерина Крюкова:
Мы часто с Вами говорим об обмороках, и мне до сих пор непонятно: в первую очередь нам нужно идти к неврологу или к кардиологу при их частом возникновении?
Сергей Грачев:
К терапевту лучше пойти, потому что терапевту проще разобраться, к кому. Иногда действительно сложно разобраться. Но то, что называем синкопальные состояния, они госпитализируются в неврологические отделения. Обычно осматривает первым невролог, потому что неврологические заболевания, которые приводят к синкопальным состояниям, к настоящим обморокам, имеют худший прогноз. Но кардиолог тоже не безучастен к этому процессу диагностики, обязательно применяются кардиологические методы диагностики. Вот кардиограмма и холтеровское мониторирование – в первую очередь.
Иногда действительно сложно разобраться. Но то, что называем синкопальные состояния, они госпитализируются в неврологические отделения. Обычно осматривает первым невролог, потому что неврологические заболевания, которые приводят к синкопальным состояниям, к настоящим обморокам, имеют худший прогноз. Но кардиолог тоже не безучастен к этому процессу диагностики, обязательно применяются кардиологические методы диагностики. Вот кардиограмма и холтеровское мониторирование – в первую очередь.
Екатерина Крюкова:
Что касается немедицинских способов решения проблемы спортсменов, ЗОЖников, как мы можем побороться с брадикардией?
Сергей Грачев:
Если мы видим, что это проявление и вот этот редкий вариант нарушения вегетативного статуса за счет повышения активности блуждающего нерва, то только соответственным изменением. Если это проблема желудочно-кишечная, то нужно правильно питаться, и этого может быть достаточно для того, чтобы устранить желудочно-кишечное заболевание и, как симптом, брадикардию. Пожалуй, и все, что может сделать обычный человек. Для того чтобы устранить все остальные случаи, нужно разбираться.
Пожалуй, и все, что может сделать обычный человек. Для того чтобы устранить все остальные случаи, нужно разбираться.
Екатерина Крюкова:
Если активно заниматься спортом в зале, то у тебя будет брадикардия?
Сергей Грачев:
Будет брадикардия. Это для здорового человека критерий эффективности тренировки. То есть если человек тренируется, у него постепенно повышается переносимость нагрузки, перестраивается нервная система. Начиная тренироваться, определенный уровень нагрузки у него вызывает тахикардию – 160 ударов в минуту. Потом, через несколько месяцев, у него тот же уровень нагрузки переносится при 140 ударах в минуту и так далее.
Екатерина Крюкова:
То есть постепенно происходит?
Сергей Грачев:
Да, больше 100 ударов в минуту не повышается при нагрузке, и в покое, соответственно, тоже снижается пульс – меньше 60. Это уже один из критериев тренированности, то есть признак того, что количество продолжительности тренировок достаточное. То есть пульс 50-55 – это нормальный пульс для тренированного человека. Если пульс меньше 50, то значит, спортсмен перетренировался, и нужно отдохнуть. Причем речь идет именно о кардиотренировках, потому что силовые тренировки на пульс не влияют.
То есть пульс 50-55 – это нормальный пульс для тренированного человека. Если пульс меньше 50, то значит, спортсмен перетренировался, и нужно отдохнуть. Причем речь идет именно о кардиотренировках, потому что силовые тренировки на пульс не влияют.
Екатерина Крюкова:
То есть если человек жалуется на тахикардию во время тренировок, ему стоит продолжить процесс, и она со временем уйдет?
Сергей Грачев:
Во время тренировок это закономерное явление, у натренированного спортсмена уже пульс выше 90, например, пока он бежит, не повышается, только при каких-то уж совсем экстремальных нагрузках.
Екатерина Крюкова:
Мы теперь в курсе, будем осторожнее. Спасибо Вам за эфир. Сергей Грачев, я, Екатерина Крюкова. До свидания!
Сергей Грачев:
До свидания!
Лечение Аритмии
что такое аритмия?
Аритмия – это нарушение ритма сердца, а именно нормальной частоты и/или последовательности сердечных сокращений. В зависимости от частоты сердечных сокращений аритмию различают:
В зависимости от частоты сердечных сокращений аритмию различают:
Тахикардия
– повышенная частота сердечных сокращений (более 90-100 ударов в минуту у взрослого человека).
Брадикардия
– пониженная частота сердечных сокращений (менее 60 ударов в минуту в состоянии покоя).
Нарушения сердечного ритма – аритмия – довольно частая патология в практике кардиолога.
В чем причины аритмии?
Происходит это в том случае, когда очаги возбуждения, которые инициируют сердечные сокращения возникают нерегулярно, располагаются атипично, или имеется препятствие для их нормального прохождения по миокарду. Нередко встречается сочетание этих факторов.
Причины аритмии можно условно разделить на две группы: кардиологические и функциональные. Спровоцировать нарушение сердечного ритма могут различные заболевания сердечно-сосудистой системы, а также расстройства нервного, эндокринного и вегетативного типа, интоксикации, черепно-мозговые травмы. А также виновниками аритмии может стать стресс, кофеин, алкоголь или недостаток сна.
аритмия развивается при следующих нарушениях:
- усиление, угнетение или полное подавление активности синусового узла;
- повышение активности очагов автоматизма низшего порядка; укорочение и удлинение рефракторного периода;
- снижение или полное прекращение проводимости по проводящей системе или сократительному миокарду;
- патологическое проведение импульса в направлении, противоположном нормальному (ретроградное проведение), или по путям, в нормальных условиях не функционирующим.
- Большая часть аритмий обусловлена возникновением в сердце патологической циркуляции волны возбуждения.
разновидности аритмии:
Синусовая тахикардия. Главным в области миокарда – образования электро-импульсов – является синусовый узел. Когда человек болен синусовой тахикардией, частота сокращения сердечной мышцы превышает 90 ударов в минуту. Синусовая тахикардия объясняется сильными нагрузками, эмоциональным перенапряжением, повышением температуры при простудных заболеваниях, также она может возникать от сердечных заболеваний и всех вышеперечисленных причин появления аритмии.
Синусовая брадикардия. Она проявляется в виде уменьшения частоты сердечных сокращения, часто ниже 60ти. Брадикардия может проявляться и у здоровых, тренированных людей, во время покоя или сна. Брадикардию могут сопровождать гипотония, сердечные заболевания, а вызывать пониженая функция щитовидной железы. При данном заболевании пациент ощущает дискомфорт в области сердца, общую слабость и головокружение.
Синусовая аритмия. Неправильное чередование сердечных ударов. Этот вид аритмии чаще всего наблюдается у детей и подростков. Синусовая аритмия функционально может быть связанна с дыханием. Во время вдоха сердечные сокращения учащаются, а на выдохе уменьшаются. Такая дыхательная аритмия не оказывает влияние на самочувствие и, как правило, не требует лечения. При диагностике такого вида аритмии используется задержка дыхания, во время которого аритмия исчезает.
Экстрасистолия. Это внеочередное сокращение мышцы сердца. У здоровых людей могут наблюдаться редкие экстрасистолы, они могут быть вызваны разными заболеваниями, а также вредными привычками. Ощущаться аритмия может сильными толчками в области сердечной мышцы или в виде замирания.
Ощущаться аритмия может сильными толчками в области сердечной мышцы или в виде замирания.
Пароксизмальная тахикардия. Пароксизмальная тахикардия – это правильная работа сердца, но с частым ритмом биения. Таким образом, частота биения сердца может достигать 140–240 ударов в минуту. Такой вид тахикардии возникает и пропадает внезапно. Симптомы: усиленное сердцебиение, повышенное потоотделение, а также слабость.
Мерцание предсердий. Заболевание создает беспорядочное сокращение отдельных мышечных волокон, в то время как предсердие не сокращается полностью, желудочки начинают сокращаться неритмично с частотой примерно от 100 до 150 ударов в минуту. При «трепетании» предсердий они начинают сокращаться всё быстрее, частота сокращений бывает от 250 до 300 ударов в минут. Такое состояние часто наблюдается у людей с болезнями и пороком сердца, а также заболеваниями щитовидной железы и при алкоголизме, из-за полученной травмы от электричества или при передозировке некоторых лекарств.
Симптоматика: неожиданная остановка сердца, пульс не прощупывается, потеря сознания, хриплое дыхание, возможны судороги, расширенные зрачки. Первая и неотложная помощь человеку в таком состоянии заключается в немедленном наружном непрямом массаже сердца и искусственном дыхании.
Блокады сердца. При этом виде аритмии замедляется и прекращается проведение импульсов по всем структурам миокарда. Характеризующим признаком блокад является периодическое пропадание пульса, блокады могут быть как полными, так и неполными. Полные блокады часто сопровождаются понижением частоты сердечных сокращений. От них часто бывают обмороки и судороги. А полная поперечная блокада может вызвать сердечную недостаточность и даже внезапную смерть.
Лечение аритмии
Временами приступы аритмий бывают даже у абсолютно здоровых людей. Редкие эпизоды аритмий, не вызывающих ухудшение самочувствия, не нуждаются в лечении. Лечение подбирается в зависимости от типа аритмии и ее степени.
Борьба с аритмией предпалагает смену образа жизни, а именно:
Сокращение потребления кофеина, алкоголя
Отказ от курения
Научится управлять стрессом
Также врач может выписать медицинские препараты
БОЛЕЕ КООРДИНАЛЬНЫЕ МЕТОДЫ ЛЕЧЕНИЯ ПОДРАЗУМЕВАЮТ:
- Искусственный водитель ритма сердца
- Имплантация кардиовертера-дефибриллятора
- Катетерная абляция
Брадикардия у детей | Москва
Брадикардия — это состояние, при котором снижается частота сердечных ударов. В детском возрасте брадикардия встречается очень часто.
В детском возрасте брадикардия встречается очень часто.
В разные возрастные периоды показатели сердечных ударов отличаются. Например, у новорожденных, брадикардией называют снижение сокращений ниже 120 ударов в минуту, у детей дошкольного возраста меньше 70 ударов, у детей младшего и подросткового возраста менее 60 ударов в минуту.
Причины брадикардии у детей:
- Профессиональный спорт
- Перенесённые инфекционные заболевания
- Нарушения работы нервной системы
- Нарушения работы эндокринной системы
- Нарушение мозгового кровоснабжения
- Прием некоторых медикаментозных препаратов
- Гипоксия во время родов
- Неврозы
- Врождённый порок сердца
- Чрезмерный, опережающий график рост организма
- Нарушение баланса электролитов
- Резкий всплеск половых гормонов в подростковом возрасте
Виды брадикардии:
- Синусовая брадикардия у детей, для неё характерны такие симптомы как: головокружение, слабость, чувство страха, боязнь умереть, нехватка воздуха.
 Причины возникновения: снижение активности синусового узла сердца.
Причины возникновения: снижение активности синусового узла сердца. - Несинусовая брадикардия, первичные симптомы, как и у синусовой. Причины возникновения: блокирование прохождения импульса по одному из путей в сердце.
Лечение брадикардии у детей
В том случае, если диагностирована легкая брадикардия, то никакого лечения не требуется, так как организм «перерастает» данное нарушение.
При наличии вместе с брадикардией заболевания какого-либо органа или системы, в первую очередь излечивают эту болезнь.
В случае выявления выраженной брадикардии, при которой происходит нарушение кровотока, врач приписывает антиаритмические препараты, ускоряющие пульс.
Проявление патологии в виде синдрома Адамса-Стокса, лечится только имплантацией в сердце электрокардиостимулятора.
В клинике «Семейная» прием ведут врачи высшей категории, при помощи самого современного медицинского оборудования. Специалисты учитывают все возможные факторы развития брадикардии, что позволяет выполнить точную диагностику и подобрать наиболее эффективный план лечения.
Специалисты учитывают все возможные факторы развития брадикардии, что позволяет выполнить точную диагностику и подобрать наиболее эффективный план лечения.
Запись на прием к врачу кардиологу
Обязательно пройдите консультацию квалифицированного специалиста в области сердечных заболеваний в клинике «Семейная».
Чтобы уточнить цены на прием врача кардиолога или другие вопросы пройдите по ссылке ниже
Синусовая аритмия сердца | Медицинский центр «Президент-Мед»
Синусовая аритмия — это состояние, при котором сердце бьется в нормальном ритме, но паузы между сокращениями неравномерные. Человек может чувствовать, что сердце выскакивает из груди или замирает на некоторое время.
Наблюдаться синусовая аритмия может после перенесенного стресса, физической нагрузки, употребления пищи и так далее. В этих ситуациях неуравновешенность сокращений является физиологическим состоянием, а не проявлением недомогания. Однако бывают случаи, когда аритмия – это реакция организма на развивающиеся патологии сердца и болезни внутренних органов. Поэтому обязательно нужно обратиться к кардиологу, если в области грудной клетки ощущается дискомфорт. Диагностировать заболевание можно с помощью ЭКГ.
Однако бывают случаи, когда аритмия – это реакция организма на развивающиеся патологии сердца и болезни внутренних органов. Поэтому обязательно нужно обратиться к кардиологу, если в области грудной клетки ощущается дискомфорт. Диагностировать заболевание можно с помощью ЭКГ.
Симптомы и признаки синусовой аритмии
У каждого пациента проявляется синусовая аритмия по-разному, симптоматика зависит от того насколько быстро происходят сокращения сердечной мышцы.
Признаки синусовой аритмии:
- Дискомфортные ощущения в области грудной клетки.
- Одышка и невозможность глубоко вдохнуть.
- Слабость, быстрая утомляемость.
- Обмороки, головокружения.
- Замедление сердцебиения.
- Прощупывается сильная пульсация в области висков.
Патологии сердечного ритма могут стать катализатором для развития болезней позвоночника, анемии, гормональных нарушений и других заболеваний.
Причины синусовой аритмии
В некоторых случаях синусовая аритмия сердца может возникнуть вследствие приема антиаритмических и кардиоактивных препаратов. Аномалия может развиться, если не хватает кислорода, а также полезных веществ, тогда сердечная мышца не расслабляется до конца и плохо сокращается.
Аномалия может развиться, если не хватает кислорода, а также полезных веществ, тогда сердечная мышца не расслабляется до конца и плохо сокращается.
К основным первопричинам развития патологии относят:
- Болезни сердечно-сосудистой системы: кардиомиопатия, сердечная недостаточность, ишемическая болезнь и т. п.
- Вегетососудистая дистония.
- Астма, бронхиты.
- Болезни надпочечников.
- Сахарный диабет.
- Инфекции: тиф, бруцеллез.
Синусовая аритмия часто диагностируется у людей с ожирением и вредными привычками. Может развиваться патология также у беременных (проходит после рождения ребенка), а также у детей. В детском организме сбои в синусовом ритме сердца, отражаемые на дыхании, не считаются недомоганием. У юных пациентов аритмия может появиться после перенесения воспалительных, а также инфекционных заболеваний. В любом случае следует обратиться к кардиологу, чтобы исключить вероятность развития серьезных сердечно-сосудистых недугов.
Лечение синусовой аритмии
Вариации синусовой аритмии, не связанные с тяжелыми сердечно-сосудистыми и другими наносящими урон организму заболеваниями, могут лечиться в домашних условиях.Но надо отметить, медикаментозную терапию прописывает только кардиолог в индивидуальном порядке после детального обследования пациента. Самоназначение препаратов может навредить.
В первую очередь лечение направлено на укрепление сердечно-сосудистой системы и всего организма. При значительных отклонениях от показателей нормального ритма применяются антиаритмические препараты, в особо тяжелых случаях устанавливают кардиостимулятор.
Методика лечения синусовой аритмии подбирается в зависимости от состояния пациента, при этом учитывается его возраст, а также устойчивость нервной системы и наличие других заболеваний. В некоторых случаях достаточно лишь провести профилактические меры.
Профилактика синусовой аритмии
Большое значение в лечении и профилактике болезни имеет отдых, больной должен нормально спать. Следует оградить себя от ненужных стрессов и неврозов, позитивное настроение поможет сохранить здоровье, а также спокойствие.
Следует оградить себя от ненужных стрессов и неврозов, позитивное настроение поможет сохранить здоровье, а также спокойствие.
Важная роль отводится диете, в рацион нужно включить фрукты, орехи, мед, овощи. Эти продукты восполнят недостаток витаминов в организме, из-за недостатка которых развиваются патологии сердца.
Насыщать организм кислородом, правильно питаться, отказаться от вредных привычек – все это должен сделать человек, который хочет навсегда позабыть о проявлениях синусовой аритмии. Пациентам можно плавать, совершать пешие прогулки на свежем воздухе, главное не переусердствовать с физической нагрузкой.
Для диагностики и лечения синусовой аритмии сердца обращайтесь в медицинские центры Президент-Мед.
Автор: Лаврова Нина Авенировна
Заместитель генерального директора по медицинской части
Окончила Ярославский государственный медицинский институт по специальности «Лечебное дело»
Медицинский опыт работы — 25 лет
Записаться к врачу
ОТЗЫВЫ КЛИЕНТОВ
Светлана Харламова
Хочу выразить благодарность клинике «Президент» в городе Видное за лечение моей сестры Харламовой Анфисе Павловны.
Спасибо врачам Шипилову П.П., Мартино А.А. за своевременную и качественно оказанную помощь и внимательное отношение. Спасибо администраторам, медсестрам, всегда вежливым и дающим полную информацию по заданным вопросам.
Всем Вам здоровья и успехов в вашей нужной…[…]
Наталья
Хочу выразить благодарность врачу Озеровой М.С. В городскую поликлинику к кардиологу не попасть, долго собиралась и пошла в платную клинику. Очень боялась, что сейчас назначат кучу анализов, кучу лекарств выпишут, но была приятно удивлена. Врач провела осмотр, сделала ЭКГ, назначила только необходимые анализы. Очень благодарна Марии Сергеевне за чуткое, внимательное отношение…[…]
Сошина Светлана Георгиевна
Хочу выразить огромную благодарность за добросовестный труд и отличную работу Шипилову Павлу Павловичу. Я уже неоднократно обращалась к этому специалисту и восхищена его добросовестной работой. Внимательный и доброжелательный. Всегда за считанные минуты может поставить точный и правильный диагноз. В настоящее время редко можно встретить врача с такими качествами. Когда ты…[…]
В настоящее время редко можно встретить врача с такими качествами. Когда ты…[…]
Марина Степановна
Мария Сергеевна, профессионал своего дела. Большое ей спасибо! Пришла с высоким давлением, головной болью, провели полное обследование, назначили лечение. В поликлинике не дождёшься на записи к врачи, а про ЭКГ вообще нечего говорить. А в мед центре сразу сделали ЭКГ, УЗИ сердца, взяли анализы. Я теперь буду наблюдаться только тут. Давно не встречала такого специалиста![…]
Синусовая брадикардия: симптомы, диагностика и лечение
Брадикардия возникает, когда ваше сердце бьется медленнее, чем обычно. Ваше сердце обычно бьется от 60 до 100 раз в минуту. Брадикардия определяется как частота сердечных сокращений ниже 60 ударов в минуту.
Синусовая брадикардия — это тип медленного сердцебиения, который исходит из синусового узла вашего сердца. Синусовый узел часто называют кардиостимулятором вашего сердца. Он генерирует организованные электрические импульсы, которые заставляют ваше сердце биться.
Но что вызывает синусовую брадикардию? А это серьезно? Продолжайте читать, поскольку мы узнаем больше о брадикардии, а также о том, как ее диагностировать и лечить.
Синусовая брадикардия не всегда указывает на проблемы со здоровьем. У некоторых людей сердце все еще может эффективно перекачивать кровь с меньшим количеством ударов в минуту. Например, у здоровых молодых людей или спортсменов на выносливость часто может быть синусовая брадикардия.
Это может также произойти во время сна, особенно когда вы находитесь в глубоком сне.Это может случиться с кем угодно, но чаще встречается у пожилых людей.
Синусовая брадикардия также может возникать вместе с синусовой аритмией. Синусовая аритмия — это нарушение ритма сердцебиения. Например, у человека с синусовой аритмией может изменяться сердцебиение при вдохе и выдохе.
Синусовая брадикардия и синусовая аритмия обычно могут возникать во время сна. Синусовая брадикардия может быть признаком здорового сердца. Но это также может быть признаком неисправности электрической системы.Например, у пожилых людей может развиться синусовый узел, который не может надежно или быстро генерировать электрические импульсы.
Но это также может быть признаком неисправности электрической системы.Например, у пожилых людей может развиться синусовый узел, который не может надежно или быстро генерировать электрические импульсы.
Синусовая брадикардия может вызвать проблемы, если сердце не перекачивает кровь к остальным частям тела. Некоторые возможные осложнения включают обморок, сердечную недостаточность или даже внезапную остановку сердца.
Синусовая брадикардия возникает, когда синусовый узел генерирует сердцебиение менее 60 раз в минуту. Есть много возможных факторов, которые могут вызвать это.Они могут включать:
- повреждение сердца в результате таких вещей, как старение, операции на сердце, сердечные заболевания и сердечный приступ
- врожденное состояние
- состояния, вызывающие воспаление вокруг сердца, такие как перикардит или миокардит
- электролит дисбаланс, особенно калий или кальций
- основные состояния, такие как обструктивное апноэ во сне и недостаточная активность щитовидной железы, или гипотиреоз
- инфекции, такие как болезнь Лайма или осложнения от инфекций, таких как ревматическая лихорадка
- некоторые лекарства, включая бета-блокаторы, кальций блокаторы каналов, или литий
- синдром слабости синусового узла или дисфункция синусового узла, которая может возникать по мере старения электрической системы сердца
Многие люди с синусовой брадикардией не имеют никаких симптомов. Однако, если к органам вашего тела перекачивается недостаточное количество крови, у вас могут начаться такие симптомы, как:
Однако, если к органам вашего тела перекачивается недостаточное количество крови, у вас могут начаться такие симптомы, как:
Чтобы диагностировать синусовую брадикардию, ваш врач сначала проведет физический осмотр. Это может включать в себя такие вещи, как прослушивание своего сердца, измерение частоты пульса и артериального давления.
Затем они возьмут вашу историю болезни. Они спросят вас о ваших симптомах, какие лекарства вы в настоящее время принимаете и есть ли у вас какие-либо сопутствующие заболевания.
Электрокардиограмма (ЭКГ) будет использоваться для обнаружения и характеристики брадикардии.Этот тест измеряет электрические сигналы, которые проходят через ваше сердце, с помощью нескольких небольших датчиков, прикрепленных к вашей груди. Результаты записываются в виде волнового рисунка.
Брадикардия может не возникнуть, пока вы находитесь в кабинете врача. По этой причине ваш врач может попросить вас носить портативное устройство ЭКГ или «монитор аритмии» для записи сердечной деятельности. Возможно, вам придется носить устройство несколько дней, а иногда и дольше.
Возможно, вам придется носить устройство несколько дней, а иногда и дольше.
Некоторые другие тесты могут быть выполнены как часть диагностического процесса.К ним могут относиться:
- Стресс-тестирование, при котором отслеживается частота сердечных сокращений во время тренировки. Это может помочь вашему врачу понять, как ваш пульс реагирует на физическую активность.
- Анализы крови, которые могут помочь определить, являются ли причиной вашего состояния такие вещи, как электролитный дисбаланс, инфекция или такое состояние, как гипотиреоз.
- Мониторинг сна для обнаружения апноэ во сне, которое может вызывать брадикардию, особенно ночью.
Если синусовая брадикардия не вызывает симптомов, вам может не потребоваться лечение.Для тех, кто в этом нуждается, лечение синусовой брадикардии зависит от того, что ее вызывает. Некоторые варианты лечения включают:
- Лечение сопутствующих заболеваний: Если у вас брадикардия вызвана чем-то вроде заболевания щитовидной железы, апноэ во сне или инфекции, ваш врач постарается вылечить это.

- Корректировка лекарств: Если лекарство, которое вы принимаете, вызывает замедление сердцебиения, ваш врач может либо изменить дозировку лекарства, либо полностью отменить его, если это возможно.
- Кардиостимулятор: Людям с частой или тяжелой синусовой брадикардией может потребоваться кардиостимулятор. Это небольшое устройство, которое имплантируют вам в грудь. Он использует электрические импульсы, чтобы поддерживать нормальную частоту сердечных сокращений.
Ваш врач может также посоветовать изменить образ жизни. Это могут быть такие вещи, как:
Если вы испытываете симптомы синусовой брадикардии, запишитесь на прием к врачу. Хотя иногда синусовая брадикардия может не нуждаться в лечении, она также может быть признаком серьезных заболеваний, требующих внимания.
Всегда обращайтесь за неотложной медицинской помощью, если вы испытываете боль в груди, которая длится дольше нескольких минут, затрудненное дыхание или обмороки. Инструмент Healthline FindCare может предоставить варианты в вашем районе, если у вас еще нет врача.
Инструмент Healthline FindCare может предоставить варианты в вашем районе, если у вас еще нет врача.
Синусовая брадикардия — это медленное регулярное сердцебиение. Это происходит, когда кардиостимулятор вашего сердца, синусовый узел, генерирует сердцебиение менее 60 раз в минуту.
Для некоторых людей, таких как здоровые молодые люди и спортсмены, синусовая брадикардия может быть нормальным явлением и признаком здоровья сердечно-сосудистой системы.Также это может произойти во время глубокого сна. Многие люди с этим заболеванием даже не знают, что у них оно есть.
Иногда синусовая брадикардия может вызывать симптомы, включая головокружение, усталость и обмороки. Если вы испытываете эти симптомы, обратитесь к врачу. Они могут вместе с вами диагностировать синусовую брадикардию и разработать план лечения, если это необходимо.
Синусовая брадикардия: симптомы, диагностика и лечение
Брадикардия возникает, когда ваше сердце бьется медленнее, чем обычно. Ваше сердце обычно бьется от 60 до 100 раз в минуту.Брадикардия определяется как частота сердечных сокращений ниже 60 ударов в минуту.
Ваше сердце обычно бьется от 60 до 100 раз в минуту.Брадикардия определяется как частота сердечных сокращений ниже 60 ударов в минуту.
Синусовая брадикардия — это тип медленного сердцебиения, который исходит из синусового узла вашего сердца. Синусовый узел часто называют кардиостимулятором вашего сердца. Он генерирует организованные электрические импульсы, которые заставляют ваше сердце биться.
Но что вызывает синусовую брадикардию? А это серьезно? Продолжайте читать, поскольку мы узнаем больше о брадикардии, а также о том, как ее диагностировать и лечить.
Синусовая брадикардия не всегда указывает на проблемы со здоровьем.У некоторых людей сердце все еще может эффективно перекачивать кровь с меньшим количеством ударов в минуту. Например, у здоровых молодых людей или спортсменов на выносливость часто может быть синусовая брадикардия.
Это может также произойти во время сна, особенно когда вы находитесь в глубоком сне. Это может случиться с кем угодно, но чаще встречается у пожилых людей.
Синусовая брадикардия также может возникать вместе с синусовой аритмией. Синусовая аритмия — это нарушение ритма сердцебиения. Например, у человека с синусовой аритмией может изменяться сердцебиение при вдохе и выдохе.
Синусовая брадикардия и синусовая аритмия обычно могут возникать во время сна. Синусовая брадикардия может быть признаком здорового сердца. Но это также может быть признаком неисправности электрической системы. Например, у пожилых людей может развиться синусовый узел, который не может надежно или быстро генерировать электрические импульсы.
Синусовая брадикардия может вызвать проблемы, если сердце не перекачивает кровь к остальным частям тела. Некоторые возможные осложнения включают обморок, сердечную недостаточность или даже внезапную остановку сердца.
Синусовая брадикардия возникает, когда синусовый узел генерирует сердцебиение менее 60 раз в минуту. Есть много возможных факторов, которые могут вызвать это. Они могут включать:
- повреждение сердца в результате таких вещей, как старение, операции на сердце, сердечные заболевания и сердечный приступ
- врожденное состояние
- состояния, вызывающие воспаление вокруг сердца, такие как перикардит или миокардит
- электролит дисбаланс, особенно калий или кальций
- основные состояния, такие как обструктивное апноэ во сне и недостаточная активность щитовидной железы, или гипотиреоз
- инфекции, такие как болезнь Лайма или осложнения от инфекций, таких как ревматическая лихорадка
- некоторые лекарства, включая бета-блокаторы, кальций блокаторы каналов, или литий
- синдром слабости синусового узла или дисфункция синусового узла, которая может возникать по мере старения электрической системы сердца
Многие люди с синусовой брадикардией не имеют никаких симптомов. Однако, если к органам вашего тела перекачивается недостаточное количество крови, у вас могут начаться такие симптомы, как:
Однако, если к органам вашего тела перекачивается недостаточное количество крови, у вас могут начаться такие симптомы, как:
Чтобы диагностировать синусовую брадикардию, ваш врач сначала проведет физический осмотр. Это может включать в себя такие вещи, как прослушивание своего сердца, измерение частоты пульса и артериального давления.
Затем они возьмут вашу историю болезни. Они спросят вас о ваших симптомах, какие лекарства вы в настоящее время принимаете и есть ли у вас какие-либо сопутствующие заболевания.
Электрокардиограмма (ЭКГ) будет использоваться для обнаружения и характеристики брадикардии.Этот тест измеряет электрические сигналы, которые проходят через ваше сердце, с помощью нескольких небольших датчиков, прикрепленных к вашей груди. Результаты записываются в виде волнового рисунка.
Брадикардия может не возникнуть, пока вы находитесь в кабинете врача. По этой причине ваш врач может попросить вас носить портативное устройство ЭКГ или «монитор аритмии» для записи сердечной деятельности. Возможно, вам придется носить устройство несколько дней, а иногда и дольше.
Возможно, вам придется носить устройство несколько дней, а иногда и дольше.
Некоторые другие тесты могут быть выполнены как часть диагностического процесса.К ним могут относиться:
- Стресс-тестирование, при котором отслеживается частота сердечных сокращений во время тренировки. Это может помочь вашему врачу понять, как ваш пульс реагирует на физическую активность.
- Анализы крови, которые могут помочь определить, являются ли причиной вашего состояния такие вещи, как электролитный дисбаланс, инфекция или такое состояние, как гипотиреоз.
- Мониторинг сна для обнаружения апноэ во сне, которое может вызывать брадикардию, особенно ночью.
Если синусовая брадикардия не вызывает симптомов, вам может не потребоваться лечение.Для тех, кто в этом нуждается, лечение синусовой брадикардии зависит от того, что ее вызывает. Некоторые варианты лечения включают:
- Лечение сопутствующих заболеваний: Если у вас брадикардия вызвана чем-то вроде заболевания щитовидной железы, апноэ во сне или инфекции, ваш врач постарается вылечить это.

- Корректировка лекарств: Если лекарство, которое вы принимаете, вызывает замедление сердцебиения, ваш врач может либо изменить дозировку лекарства, либо полностью отменить его, если это возможно.
- Кардиостимулятор: Людям с частой или тяжелой синусовой брадикардией может потребоваться кардиостимулятор. Это небольшое устройство, которое имплантируют вам в грудь. Он использует электрические импульсы, чтобы поддерживать нормальную частоту сердечных сокращений.
Ваш врач может также посоветовать изменить образ жизни. Это могут быть такие вещи, как:
Если вы испытываете симптомы синусовой брадикардии, запишитесь на прием к врачу. Хотя иногда синусовая брадикардия может не нуждаться в лечении, она также может быть признаком серьезных заболеваний, требующих внимания.
Всегда обращайтесь за неотложной медицинской помощью, если вы испытываете боль в груди, которая длится дольше нескольких минут, затрудненное дыхание или обмороки. Инструмент Healthline FindCare может предоставить варианты в вашем районе, если у вас еще нет врача.
Инструмент Healthline FindCare может предоставить варианты в вашем районе, если у вас еще нет врача.
Синусовая брадикардия — это медленное регулярное сердцебиение. Это происходит, когда кардиостимулятор вашего сердца, синусовый узел, генерирует сердцебиение менее 60 раз в минуту.
Для некоторых людей, таких как здоровые молодые люди и спортсмены, синусовая брадикардия может быть нормальным явлением и признаком здоровья сердечно-сосудистой системы.Также это может произойти во время глубокого сна. Многие люди с этим заболеванием даже не знают, что у них оно есть.
Иногда синусовая брадикардия может вызывать симптомы, включая головокружение, усталость и обмороки. Если вы испытываете эти симптомы, обратитесь к врачу. Они могут вместе с вами диагностировать синусовую брадикардию и разработать план лечения, если это необходимо.
Синусовая брадикардия: симптомы, диагностика и лечение
Брадикардия возникает, когда ваше сердце бьется медленнее, чем обычно. Ваше сердце обычно бьется от 60 до 100 раз в минуту.Брадикардия определяется как частота сердечных сокращений ниже 60 ударов в минуту.
Ваше сердце обычно бьется от 60 до 100 раз в минуту.Брадикардия определяется как частота сердечных сокращений ниже 60 ударов в минуту.
Синусовая брадикардия — это тип медленного сердцебиения, который исходит из синусового узла вашего сердца. Синусовый узел часто называют кардиостимулятором вашего сердца. Он генерирует организованные электрические импульсы, которые заставляют ваше сердце биться.
Но что вызывает синусовую брадикардию? А это серьезно? Продолжайте читать, поскольку мы узнаем больше о брадикардии, а также о том, как ее диагностировать и лечить.
Синусовая брадикардия не всегда указывает на проблемы со здоровьем.У некоторых людей сердце все еще может эффективно перекачивать кровь с меньшим количеством ударов в минуту. Например, у здоровых молодых людей или спортсменов на выносливость часто может быть синусовая брадикардия.
Это может также произойти во время сна, особенно когда вы находитесь в глубоком сне. Это может случиться с кем угодно, но чаще встречается у пожилых людей.
Синусовая брадикардия также может возникать вместе с синусовой аритмией. Синусовая аритмия — это нарушение ритма сердцебиения. Например, у человека с синусовой аритмией может изменяться сердцебиение при вдохе и выдохе.
Синусовая брадикардия и синусовая аритмия обычно могут возникать во время сна. Синусовая брадикардия может быть признаком здорового сердца. Но это также может быть признаком неисправности электрической системы. Например, у пожилых людей может развиться синусовый узел, который не может надежно или быстро генерировать электрические импульсы.
Синусовая брадикардия может вызвать проблемы, если сердце не перекачивает кровь к остальным частям тела. Некоторые возможные осложнения включают обморок, сердечную недостаточность или даже внезапную остановку сердца.
Синусовая брадикардия возникает, когда синусовый узел генерирует сердцебиение менее 60 раз в минуту. Есть много возможных факторов, которые могут вызвать это. Они могут включать:
- повреждение сердца в результате таких вещей, как старение, операции на сердце, сердечные заболевания и сердечный приступ
- врожденное состояние
- состояния, вызывающие воспаление вокруг сердца, такие как перикардит или миокардит
- электролит дисбаланс, особенно калий или кальций
- основные состояния, такие как обструктивное апноэ во сне и недостаточная активность щитовидной железы, или гипотиреоз
- инфекции, такие как болезнь Лайма или осложнения от инфекций, таких как ревматическая лихорадка
- некоторые лекарства, включая бета-блокаторы, кальций блокаторы каналов, или литий
- синдром слабости синусового узла или дисфункция синусового узла, которая может возникать по мере старения электрической системы сердца
Многие люди с синусовой брадикардией не имеют никаких симптомов. Однако, если к органам вашего тела перекачивается недостаточное количество крови, у вас могут начаться такие симптомы, как:
Однако, если к органам вашего тела перекачивается недостаточное количество крови, у вас могут начаться такие симптомы, как:
Чтобы диагностировать синусовую брадикардию, ваш врач сначала проведет физический осмотр. Это может включать в себя такие вещи, как прослушивание своего сердца, измерение частоты пульса и артериального давления.
Затем они возьмут вашу историю болезни. Они спросят вас о ваших симптомах, какие лекарства вы в настоящее время принимаете и есть ли у вас какие-либо сопутствующие заболевания.
Электрокардиограмма (ЭКГ) будет использоваться для обнаружения и характеристики брадикардии.Этот тест измеряет электрические сигналы, которые проходят через ваше сердце, с помощью нескольких небольших датчиков, прикрепленных к вашей груди. Результаты записываются в виде волнового рисунка.
Брадикардия может не возникнуть, пока вы находитесь в кабинете врача. По этой причине ваш врач может попросить вас носить портативное устройство ЭКГ или «монитор аритмии» для записи сердечной деятельности. Возможно, вам придется носить устройство несколько дней, а иногда и дольше.
Возможно, вам придется носить устройство несколько дней, а иногда и дольше.
Некоторые другие тесты могут быть выполнены как часть диагностического процесса.К ним могут относиться:
- Стресс-тестирование, при котором отслеживается частота сердечных сокращений во время тренировки. Это может помочь вашему врачу понять, как ваш пульс реагирует на физическую активность.
- Анализы крови, которые могут помочь определить, являются ли причиной вашего состояния такие вещи, как электролитный дисбаланс, инфекция или такое состояние, как гипотиреоз.
- Мониторинг сна для обнаружения апноэ во сне, которое может вызывать брадикардию, особенно ночью.
Если синусовая брадикардия не вызывает симптомов, вам может не потребоваться лечение.Для тех, кто в этом нуждается, лечение синусовой брадикардии зависит от того, что ее вызывает. Некоторые варианты лечения включают:
- Лечение сопутствующих заболеваний: Если у вас брадикардия вызвана чем-то вроде заболевания щитовидной железы, апноэ во сне или инфекции, ваш врач постарается вылечить это.

- Корректировка лекарств: Если лекарство, которое вы принимаете, вызывает замедление сердцебиения, ваш врач может либо изменить дозировку лекарства, либо полностью отменить его, если это возможно.
- Кардиостимулятор: Людям с частой или тяжелой синусовой брадикардией может потребоваться кардиостимулятор. Это небольшое устройство, которое имплантируют вам в грудь. Он использует электрические импульсы, чтобы поддерживать нормальную частоту сердечных сокращений.
Ваш врач может также посоветовать изменить образ жизни. Это могут быть такие вещи, как:
Если вы испытываете симптомы синусовой брадикардии, запишитесь на прием к врачу. Хотя иногда синусовая брадикардия может не нуждаться в лечении, она также может быть признаком серьезных заболеваний, требующих внимания.
Всегда обращайтесь за неотложной медицинской помощью, если вы испытываете боль в груди, которая длится дольше нескольких минут, затрудненное дыхание или обмороки. Инструмент Healthline FindCare может предоставить варианты в вашем районе, если у вас еще нет врача.
Инструмент Healthline FindCare может предоставить варианты в вашем районе, если у вас еще нет врача.
Синусовая брадикардия — это медленное регулярное сердцебиение. Это происходит, когда кардиостимулятор вашего сердца, синусовый узел, генерирует сердцебиение менее 60 раз в минуту.
Для некоторых людей, таких как здоровые молодые люди и спортсмены, синусовая брадикардия может быть нормальным явлением и признаком здоровья сердечно-сосудистой системы.Также это может произойти во время глубокого сна. Многие люди с этим заболеванием даже не знают, что у них оно есть.
Иногда синусовая брадикардия может вызывать симптомы, включая головокружение, усталость и обмороки. Если вы испытываете эти симптомы, обратитесь к врачу. Они могут вместе с вами диагностировать синусовую брадикардию и разработать план лечения, если это необходимо.
Синусовая брадикардия: история болезни, патофизиология, этиология
Автор
Марк В. Ливингстон, доктор медицины Консультант, Отделение неотложной медицины, Мемориальная больница Якима Вэлли
Ливингстон, доктор медицины Консультант, Отделение неотложной медицины, Мемориальная больница Якима Вэлли
Раскрытие информации: Ничего не говорится.
Соавтор (ы)
Дэвид Т. Овертон, доктор медицины, магистр делового администрирования Профессор и председатель Департамента неотложной медицины, заместитель декана по последипломному медицинскому образованию, Университет Западного Мичигана Гомер Страйкер, доктор медицины, Медицинский факультет
Дэвид Т. Овертон, доктор медицины, магистр делового администрирования является членом следующие медицинские общества: Американский колледж врачей неотложной помощи, Ассоциация академических кафедр неотложной медицины, Мичиганский колледж врачей неотложной помощи, Общество академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие: Получил зарплату от Medscape за работу. для: Medscape.
для: Medscape.
Гэри Сетник, доктор медицины Заведующий отделением неотложной медицины, больница Маунт-Оберн; Доцент кафедры неотложной медицины Гарвардской медицинской школы
Гэри Сетник, доктор медицины, является членом следующих медицинских обществ: Американского колледжа врачей неотложной помощи, Общества академической неотложной медицины, Национальной ассоциации врачей скорой помощи
Раскрытие информации: медицинский директор : SironaHealth.
Главный редактор
Эрик Д. Шрага, MD Штатный врач, Отделение неотложной медицины, Mills-Peninsula Emergency Medical Associates
Раскрытие: Ничего не говорится.
Дополнительные участники
Дэниел Дж. Дайр, доктор медицины, FACEP, FAAP, FAAEM Клинический профессор, факультет неотложной медицины, Медицинская школа Техасского университета в Хьюстоне; Клинический профессор кафедры педиатрии, Центр медицинских наук Техасского университета, Сан-Антонио
Дэниел Дж. Дайр, доктор медицины, FACEP, FAAP, FAAEM является членом следующих медицинских обществ: Американской академии клинической токсикологии, Американской академии педиатрии, Американской академии отделения неотложной медицины, Американский колледж врачей неотложной помощи, Ассоциация военных хирургов США
Дайр, доктор медицины, FACEP, FAAP, FAAEM является членом следующих медицинских обществ: Американской академии клинической токсикологии, Американской академии педиатрии, Американской академии отделения неотложной медицины, Американский колледж врачей неотложной помощи, Ассоциация военных хирургов США
Раскрытие информации: нечего раскрывать.
Когда проблема с низким пульсом?
Брадикардия — это медицинский термин, обозначающий частоту сердечных сокращений, которая ниже, чем считается нормальной. В медицинских учебниках брадикардия обычно определяется как частота сердечных сокращений в состоянии покоя ниже 60 ударов в минуту.
Однако у многих здоровых людей частота пульса в состоянии покоя составляет 50-60 ударов в минуту, особенно у спортсменов или спящих людей. Таким образом, низкий пульс — не обязательно плохо или даже ненормально.
С другой стороны, брадикардия может стать серьезной проблемой, если частота сердечных сокращений становится «слишком медленной», то есть если она настолько медленная, что сердце не может перекачивать достаточно крови для удовлетворения потребностей организма. Этот тип патологической брадикардии опасен с медицинской точки зрения и требует тщательного обследования и лечения.
Этот тип патологической брадикардии опасен с медицинской точки зрения и требует тщательного обследования и лечения.
Брадикардия, достаточно медленная, чтобы вызывать клинические проблемы, часто вызывается дисфункцией синусового узла или блокадой сердца.
Нормальные и аномальные значения
В состоянии покоя синусовый узел обычно генерирует электрические импульсы с частотой от 60 до 100 раз в минуту.Таким образом, частота сердечных сокращений в этом диапазоне называется «нормальным синусовым ритмом».
Синусовая брадикардия чаще всего бывает совершенно нормальной. Здоровое тело очень хорошо регулирует частоту сердечных сокращений, необходимую для поддержания функций организма. И часто эта нормальная частота сердечных сокращений находится в диапазоне, который врачи «официально» классифицируют как синусовую брадикардию (то есть между 50-60 ударами в минуту).
Таким образом, у здоровых молодых людей и даже пожилых людей в хорошей физической форме частота сердечных сокращений в состоянии покоя часто составляет 40-50 лет.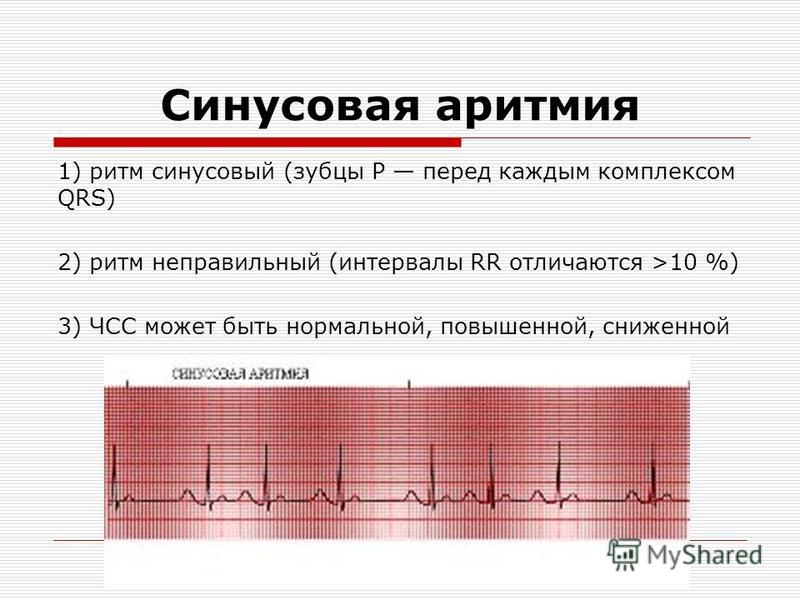 Также часто (и нормально) для многих людей частота пульса находится в этом диапазоне во время сна.
Также часто (и нормально) для многих людей частота пульса находится в этом диапазоне во время сна.
Хотя это и является синусовой брадикардией, это «физиологическая» форма синусовой брадикардии, что означает, что частота сердечных сокращений соответствует потребностям организма, и, следовательно, синусовая брадикардия является нормальной.
Синусовая брадикардия считается проблемой, если частота сердечных сокращений слишком низкая для удовлетворения потребностей организма. Если частота сердечных сокращений становится настолько низкой, что сердце перекачивает недостаточно крови, могут развиться симптомы.Если синусовая брадикардия вызывает симптомы, это ненормально и требует лечения.
Verywell / JR Bee
Симптомы
Если частота сердечных сокращений ненормально низкая, некоторые органы тела могут не функционировать нормально, что может привести к различным симптомам. Симптомы аномальной брадикардии, как правило, ухудшаются при физической нагрузке (поскольку потребности организма возрастают, когда вы напрягаетесь), но симптомы могут также присутствовать во время покоя, если брадикардия тяжелая.
Симптомы, которые могут возникнуть в результате брадикардии, включают:
Если брадикардия связана с любым из этих симптомов, необходимо определить причину брадикардии и назначить лечение, чтобы нормализовать частоту сердечных сокращений.
Хотя синусовая брадикардия может вызывать серьезные симптомы, риск смерти от нее при бессимптомном течении относительно невелик.
Причины
Из двух общих причин брадикардии (опосредованная синусовым узлом или блокада сердца) брадикардия синусового узла является гораздо более распространенной.
Синусовый узел
Сердцебиение обычно генерируется и координируется электрическим импульсом сердца, а электрический импульс генерируется в синусовом узле, крошечном гнезде клеток, расположенном в верхней части правого предсердия.Когда синусовый узел производит эти электрические импульсы с относительно низкой частотой, частота сердечных сокращений становится медленной, и говорят, что присутствует синусовая брадикардия.
Причины синусовой брадикардии могут быть временными или стойкими. Устойчивые причины, скорее всего, потребуют лечения.
Преходящая синусовая брадикардия
Преходящая синусовая брадикардия чаще всего вызывается повышенным тонусом блуждающего нерва, например, во время сна. Блуждающий нерв помогает регулировать работу сердца, легких и пищеварительного тракта.Как только тонус блуждающего нерва возвращается к норме, частота сердечных сокращений также возвращается к норме, поэтому постоянного лечения самой брадикардии может не потребоваться.
Синусовая брадикардия, вызванная стимуляцией блуждающего нерва, считается «физиологической» (в отличие от патологической), потому что это нормальная реакция, и она исчезает, как только снижается повышенный тонус блуждающего нерва.
Стойкая синусовая брадикардия
Постоянная патологическая синусовая брадикардия чаще всего вызвана внутренним заболеванием синусового узла — заболеванием самого синусового узла.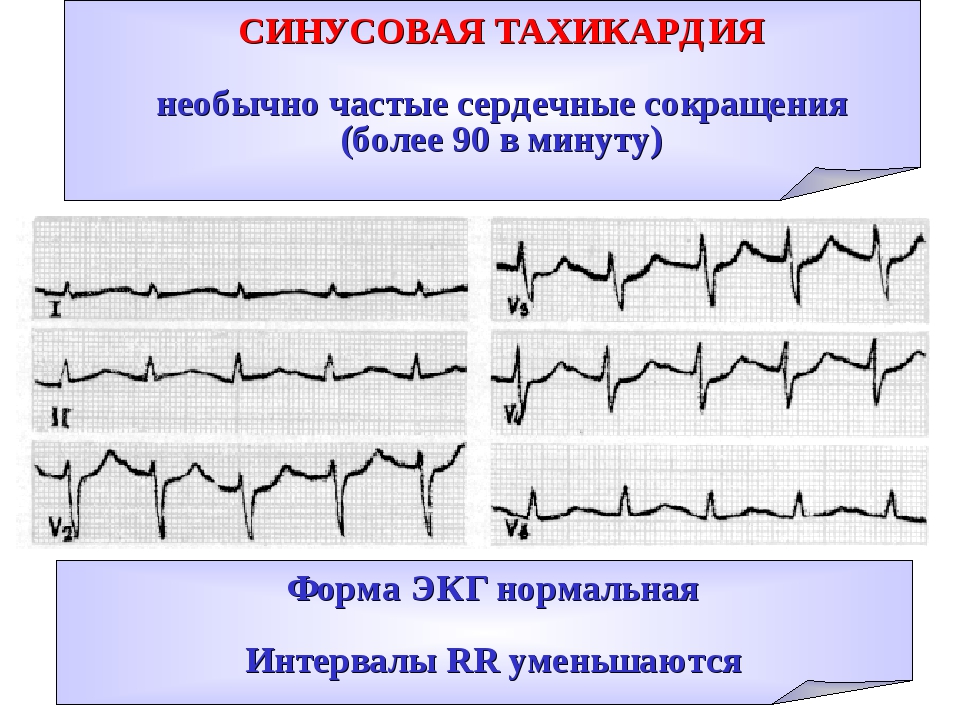 Обычно внутреннее заболевание синусового узла возникает из-за определенного типа фиброза (рубцевания) внутри синусового узла, что является частым проявлением старения. Таким образом, внутреннее заболевание синусового узла обычно наблюдается у людей в возрасте 70 лет и старше.
Обычно внутреннее заболевание синусового узла возникает из-за определенного типа фиброза (рубцевания) внутри синусового узла, что является частым проявлением старения. Таким образом, внутреннее заболевание синусового узла обычно наблюдается у людей в возрасте 70 лет и старше.
У людей с внутренним заболеванием синусового узла частота сердечных сокращений может быть чрезмерно низкой как в состоянии покоя, так и при физической нагрузке. Часто говорят, что у людей с симптоматическим заболеванием наблюдается синдром слабости синусового узла или дисфункция синусового узла, во время которой частота сердечных сокращений может колебаться между брадикардией и тахикардией (учащенное сердцебиение).
Помимо внутренней болезни синусового узла, синусовая брадикардия может быть вызвана несколькими другими заболеваниями, в том числе:
- Ишемическая болезнь сердца
- Перикардит
- Миокардит
- Травма сердца в результате травмы или кардиохирургии
- Амилоидоз
- Гипотиреоз
- Дизавтономия
- Различные типы инфекций, включая болезнь Лайма, болезнь Шагаса и Пятнистая лихорадка Скалистых гор
- Заболевания головного мозга, особенно связанные с повышенным внутричерепным давлением или инсультом
- Гипоксия (низкий уровень кислорода в крови), как это часто бывает при обструктивном апноэ во сне
- Различные препараты, включая бета-блокаторы, блокаторы кальциевых каналов , антиаритмические препараты, опиоиды, литий и различные химиотерапевтические препараты
Блок сердца
Второй общий тип брадикардии — блокада сердца. В отличие от синусовой брадикардии, блокада сердца всегда является ненормальным состоянием.
В отличие от синусовой брадикардии, блокада сердца всегда является ненормальным состоянием.
Блокада сердца возникает, когда электрические импульсы сердца частично или полностью блокируются, когда они проходят от предсердий сердца к желудочкам. Поскольку синусовый узел, который обычно определяет частоту сердечных сокращений, находится в предсердии, блокада между предсердиями и желудочками вызывает изменение скорости сердечных сокращений.
Когда желудочки сердца не могут получить информацию от синусового узла о том, как быстро биться, они используют информацию из другой особой части сердца между предсердиями и желудочками, называемой АВ-узлом, — это приводит к потенциально опасной брадикардии.Взаимодействие с другими людьми
Как и при патологической синусовой брадикардии, блокада сердца может быть временной или постоянной.
Переходная блокада сердца
Преходящая блокада сердца может возникать при определенных состояниях, таких как болезнь Лайма, дисфункция щитовидной железы или токсичность лекарств (особенно дигиталиса).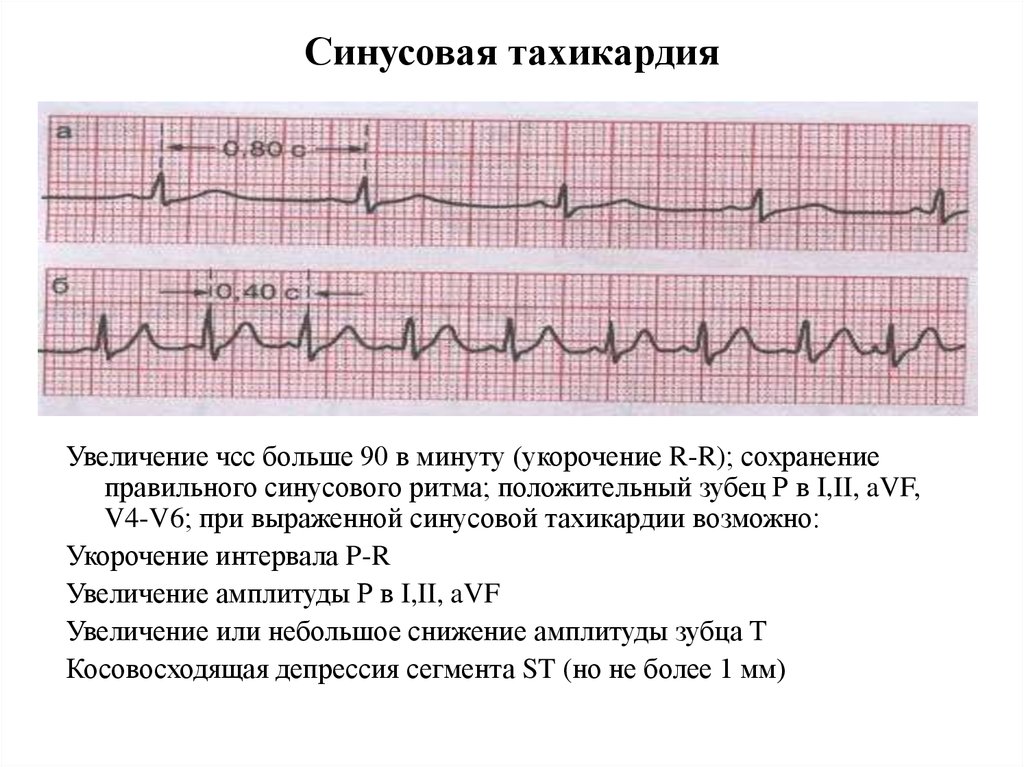 В этих случаях может помочь временный кардиостимулятор, а также лечение основного заболевания.
В этих случаях может помочь временный кардиостимулятор, а также лечение основного заболевания.
Стойкая блокада сердца
Стойкая блокада сердца может быть результатом многих заболеваний, включая генетические факторы, врожденные нарушения, саркоидоз и амилоидоз.Взаимодействие с другими людьми
Если есть подозрение на структурное заболевание, такое как кардиомиопатия, может быть рекомендована визуализация с трансгрудной эхокардиограммой.
Стойкая блокада сердца, особенно если она симптоматическая или полная, с большей вероятностью потребует постоянного лечения.
Тем, у кого симптомы появляются только при физической нагрузке, может потребоваться стресс-тест, чтобы узнать, может ли быть полезным кардиостимулятор.
Частичная блокада возникает, когда электрические сигналы к сердцу задерживаются или периодически прекращаются.Полная блокада возникает, когда сигналы полностью прекращаются, и, скорее всего, потребуется терапия кардиостимулятором.
Диагностика
Оценить брадикардию обычно довольно просто. Во-первых, врачу необходимо изучить электрокардиограмму (ЭКГ) при наличии брадикардии, чтобы определить, связано ли это с синусовой брадикардией или блокадой сердца.
Затем врач должен определить, будет ли брадикардия постоянной или же это временная причина, например инфекция.Этого часто можно добиться, просто тщательно собрав медицинский анамнез.
Стресс-тест может помочь выявить заболевание синусового узла или блокаду сердца, которая проявляется только при физической нагрузке. Продолжительный амбулаторный мониторинг ЭКГ также может быть полезен при диагностике брадикардии, которая возникает только периодически.
Электрофизиологическое исследование (специализированный тип катетеризации сердца) может быть вполне определенным в диагностике как заболевания синусового узла, так и блокады сердца, но обычно не требуется выполнять это инвазивное исследование для постановки диагноза. Взаимодействие с другими людьми
Взаимодействие с другими людьми
Лечение
Лечение брадикардии зависит от того, является ли это синусовой брадикардией или блокадой сердца, и является ли она обратимой или нет.
Обратимые брадикардии могут быть следствием преходящего повышения тонуса блуждающего нерва, о котором мы уже говорили. В таких случаях лечение заключается в том, чтобы избегать состояний, которые вызывают повышение тонуса блуждающего нерва.
Стойкая брадикардия также может быть обратимой, если она вызвана лекарственной терапией, инфекционным заболеванием, перикардитом, миокардитом или гипотиреозом.В этих случаях агрессивное лечение основной проблемы часто помогает снизить частоту сердечных сокращений.
Если синусовая брадикардия обратима или не вызывает никаких симптомов, ее обычно можно лечить с помощью периодических последующих обследований.
Однако иногда у пожилых людей заболевание синусового узла проявляется симптомами только при физической нагрузке, когда частота сердечных сокращений не увеличивается, как это должно быть при упражнениях. Таким образом, стресс-тест может помочь определить, действительно ли заболевание синусового узла вызывает симптомы или нет.
Таким образом, стресс-тест может помочь определить, действительно ли заболевание синусового узла вызывает симптомы или нет.
Синусовая брадикардия, вызванная либо блокадой сердца, либо дисфункцией синусового узла, которая необратима и вызывает симптомы, может лечиться с помощью постоянного кардиостимулятора.
В некоторых случаях, таких как частичная атриовентрикулярная блокада, вызванная инфарктом миокарда (сердечным приступом), может быть проведено испытание временного кардиостимулятора, чтобы определить, является ли атриовентрикулярная блокада постоянной или обратимой.
При отсутствии лечения некоторые брадикардии могут редко вызывать остановку сердца.
Слово Verywell
Брадикардия часто является нормальным явлением, не требующим тщательного медицинского обследования или специального лечения.Но если у вас либо синусовая брадикардия, которая вызывает симптомы, либо блокада сердца, независимо от того, есть ли симптомы, вам нужно будет проконсультироваться с врачом, чтобы определить, почему она у вас, и решить, может ли потребоваться кардиостимулятор.
Руководство по обсуждению аритмии
Получите наше руководство для печати к следующему визиту к врачу, которое поможет вам задать правильные вопросы.
Отправить руководство по электронной почте
Отправить себе или любимому человеку.
Зарегистрироваться
Это руководство для обсуждения с доктором было отправлено на {{form.электронное письмо}}.
Произошла ошибка. Пожалуйста, попробуйте еще раз.
Брадикардия: типы, симптомы, причины, методы лечения
Если ваш врач говорит, что у вас или вашего близкого есть брадикардия, сердцебиение в состоянии покоя, составляющее менее 60 ударов в минуту, это только часть диагноза.
Ваш врач также захочет выяснить, какой это тип. Они могут поговорить с вами о таких типах: синусовая брадикардия, синдром слабости синусового узла и блокада сердца.
Какое лечение вы получите, будет зависеть от того, насколько легким или серьезным является ваш случай, а также от того, какой у вас тип лечения.
Синус Брадикардия
Термин «синус» может напомнить вам о носовых ходах. Но когда речь идет о сердце, это так называемый синусовый узел.
Это группа клеток, которая посылает электрические сигналы, которые говорят вам, когда нужно откачать больше крови. Его иногда называют «естественным кардиостимулятором сердца». Он должен подавать сигнал от 60 до 100 раз в минуту.
Если этот узел посылает эти сигналы слишком медленно или вообще не запускает импульс, у вас может быть синусовая брадикардия.
Продолжение
Это довольно часто встречается у детей, спортсменов и пожилых людей. Он может быть достаточно легким, чтобы вы не заметили никаких симптомов.
В более серьезном случае у вас могут быть головокружение, проблемы с дыханием и боли в груди, а также другие проблемы. Если у вас есть какие-либо из них, вам следует обратиться к врачу.
Причины
Любое количество других состояний может вызвать рубцевание или травму синусового узла. Вот некоторые из них:
Вот некоторые из них:
- Сердечный приступ
- Перикардит или воспаление тонких тканей вокруг сердца
- Дефект при рождении
- Апноэ во сне или когда вы на короткое время перестаете дышать во время сна
- Проблема со щитовидной железой — шее, которая помогает контролировать многие функции вашего тела.
- Определенные лекарства, включая класс лекарств, называемых бета-блокаторами.Вы можете принимать их для снижения артериального давления или других сердечных заболеваний.
Синдром слабости синуса
Этот тип брадикардии вызывает нарушение сердечного ритма. У вас может быть нерегулярное сердцебиение или то, что оно меняется с медленного на быстрое.
Этот синдром встречается не так часто.
Причины
Это может быть вызвано некоторыми из тех же состояний, которые вы наблюдаете при синусовой брадикардии.
Часто бывает результатом сердечных заболеваний. Если у вас был сердечный приступ или операция, на синусовом узле могут появиться рубцы или повреждения.
Иногда причиной является нормальный износ сердца с возрастом.
Блок сердца
В вашем сердце четыре камеры. Два верхних называются предсердиями, два нижних — желудочками. Они перекачивают и сжимают в ритме, чтобы ваше тело постоянно снабжалось богатой кислородом кровью. Они получают свои «приказы» из тех электрических сигналов, которые посылают узлы.
Но с блокадой сердца этого не происходит. Поток электрических сигналов от синусового узла к другому скоплению клеток, называемому АВ-узлом, прерывается.Вы могли бы услышать, как ваш врач назвал это «атриовентрикулярной (АВ) блокадой».
Может быть нескольких типов. Первая степень — самая легкая и может даже не вызывать симптомов. Третья степень является наиболее серьезной и иногда называется «полной блокадой сердца». В этом случае вам может потребоваться неотложная помощь.
Причины
Блокада сердца может быть так называемым врожденным дефектом, то есть вы родились с ним. Но в большинстве случаев это происходит из-за того, что вы получили в более позднем возрасте.
Основная причина — сердечный приступ.Другие условия также могут нарушить устойчивый электрический поток между синусом и AV-узлами. К ним относятся:
- Сердечная недостаточность, потому что сердце не перекачивает достаточно крови для вашего тела
- Миокардит или воспаление сердечной мышцы
- Заболевание коронарной артерии или сужение артерий в сердце
- Ревматическая лихорадка, которая чаще всего встречается у детей, которые плохо лечились от фарингита или скарлатины.
Лечение брадикардии
Вам может не потребоваться лечение, если у вас легкий случай.Ваш врач просто захочет внимательно следить. Если у вас более серьезная ситуация, у них есть ряд вариантов, которые помогут вам поправиться, в зависимости от типа и того, что может его вызывать.
Вашему врачу может потребоваться изменить лекарство или снизить дозу, если это вызывает замедление вашего сердца.
Продолжение
Возможно, вам понадобится кардиостимулятор. Это небольшое устройство с батарейным питанием, которое хирург вставляет вам в грудь, прямо под ключицей, чтобы помочь вам поддерживать стабильную частоту сердечных сокращений.
Это небольшое устройство с батарейным питанием, которое хирург вставляет вам в грудь, прямо под ключицей, чтобы помочь вам поддерживать стабильную частоту сердечных сокращений.
Иногда вам нужно вылечить так называемое «основное заболевание». Например, лечение заболеваний щитовидной железы или апноэ во сне может устранить медленное или неустойчивое сердцебиение.
Синдром слабости синуса | Мичиган Медицина
Обзор темы
Синдром слабости синусового узла — это название группы аритмий, которые возникают из-за того, что нормальный кардиостимулятор сердца (синусовый узел) не работает должным образом. Синдром слабости синусового узла также называют дисфункцией синусового узла.
Для получения дополнительной информации о других типах проблем синусового узла см. Типы брадикардии.
Причины этого?
Синдром слабости синусового узла может возникать по разным причинам. Чаще всего это результат воздействия возраста на синусовый узел.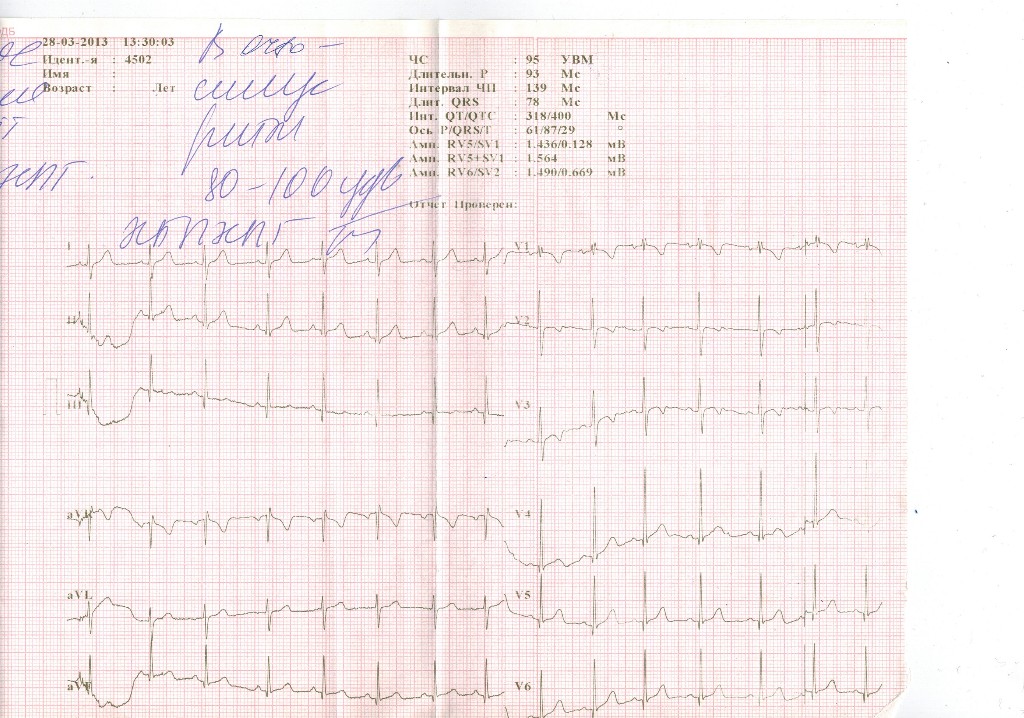 С возрастом может возникнуть рубцевание синусового узла, и у некоторых людей оно может быть настолько серьезным, что вызывает этот синдром.
С возрастом может возникнуть рубцевание синусового узла, и у некоторых людей оно может быть настолько серьезным, что вызывает этот синдром.
Что происходит?
В этом состоянии могут возникать различные нерегулярные сердечные сокращения (аритмии) или комбинации аритмий.У людей с этим синдромом могут быть медленные аритмии или сочетание быстрых и медленных аритмий. К ним относятся:
- Периоды времени, когда синусовый узел вообще не срабатывает (синусовая пауза) и другие области сердца вступают во владение и заставляют сердце биться.
- Продолжительные периоды времени, когда частота сердечных сокращений спонтанно очень низкая и не увеличивается, как должна, при активности (постоянная синусовая брадикардия).
- Периоды быстрых аритмий (наджелудочковых тахикардий), особенно фибрилляции предсердий или трепетания предсердий, чередующиеся с периодами очень низкой частоты сердечных сокращений (синдром «тахи-бради»).
Лечение синдрома слабости синусового узла зависит от того, что его вызывает. Лечение также зависит от симптомов. Если синдром не вызывает симптомов, его нельзя лечить. Лечение может быть кардиостимулятором. Вы и ваш врач можете решить, какое лечение вам подходит.
Лечение также зависит от симптомов. Если синдром не вызывает симптомов, его нельзя лечить. Лечение может быть кардиостимулятором. Вы и ваш врач можете решить, какое лечение вам подходит.
Синдром тахи-бради
При синдроме тахикардии-брадикардии, также называемом синдромом тахикардии-брадикардии, сердце иногда бьется слишком быстро (тахи), а иногда слишком медленно (брейди). Это нарушение сердечного ритма часто наблюдается у людей, у которых диагностирована фибрилляция предсердий.Это может произойти при повреждении естественного водителя ритма сердца.
- Риск осложнений? Да. У вас могут быть такие симптомы, как сердцебиение и головокружение. Вы можете потерять сознание. У вас может быть более высокий риск инсульта.
- Лечение. Лечение может включать кардиостимулятор, чтобы сердце не билось слишком медленно. Можно использовать лекарства, чтобы сердце не билось слишком быстро. Для предотвращения инсульта используются разжижающие кровь лекарства.

Список литературы
Консультации по другим работам
- Ольгин Дж. Э., Зипес Д. П. (2015). Специфические аритмии: диагностика и лечение. В DL Mann et al., Eds., Болезнь сердца Браунвальда: Учебник сердечно-сосудистой медицины, 10-е изд., Том. 1. С. 748–797. Филадельфия: Сондерс.
- Виджаяраман П., Элленбоген К.А. (2011). Брадиаритмии и кардиостимуляторы. В V Fuster et al., ред., Сердце Херста, 13-е изд., стр. 1025–1057. Нью-Йорк: McGraw-Hill Medical.
Кредиты
Текущий по состоянию на:
31 августа 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Э. Грегори Томпсон, врач внутренних болезней
Мартин Дж. Габика, доктор медицины, семейная медицина
Адам Хусни, доктор медицины, семейная медицина
Ракеш К. Пай, MD, FACC — Кардиология, электрофизиология
Пай, MD, FACC — Кардиология, электрофизиология
По состоянию на: 31 августа 2020 г.
Автор:
Здоровый персонал
Медицинское обозрение: E. Грегори Томпсон, врач внутренних болезней и Мартин Дж. Габика, доктор медицины, семейная медицина и Адам Хусни, доктор медицины, и Ракеш К. Пай, доктор медицины, FACC — кардиология, электрофизиология
.

 Причины возникновения: снижение активности синусового узла сердца.
Причины возникновения: снижение активности синусового узла сердца.


