«Я провожу последние мгновения с умирающими от коронавируса»: исповедь медсестры
Автор фото, AFP
Подпись к фото,
Врачам в реанимационном отделении часто приходится принимать нелегкие решения, в том числе — кого отключать от аппарата ИВЛ
Для многих пациентов с острой формой Covid-19 своевременное подключение к аппарату искусственной вентиляции легких (ИВЛ) — зачастую вопрос жизни и смерти.
Однако даже это устройство не гарантирует спасения, и медикам во всем мире приходится делать нелегкий выбор, отключая ИВЛ в тех случаях, когда надежды больше не остается.
«Отключать аппарат эмоционально очень тяжело и очень больно. Порой даже кажется, что я несу личную ответственность за чью-то смерть», — признается Хуанита Ниттла.
Хуанита родилась на юге Индии, но последние 16 лет работает в британской системе национального здравоохранения (NHS).
Она — старшая медсестра в отделении реанимации лондонской больницы Royal Free Hospital.
42-летняя Ниттла нередко оказывается в ситуациях, когда врачам не остается ничего другого, кроме как прекратить поддерживать жизнь пациента с помощью аппартов искусственной вентиляции легких (ИВЛ).
Для просмотра этого контента вам надо включить JavaScript или использовать другой браузер
Подпись к видео,
Один день в реанимации Лондона
Автор фото, Getty Images
Подпись к фото,
Аппараты ИВЛ помогают поддерживать дыхание тяжелобольных с диагнозом Covid-19
Воля умирающего
Как-то в начале апреля, когда Хуанита пришла на утреннюю смену, начальник отделения сообщил, что ей придется прервать лечение пациента с Covid-19.
Пациентом оказалась тоже медсестра, женщина в возрасте за 50. Хуаните пришлось объяснять ее дочери, в чем будет заключаться эта процедура.
«Я постаралась заверить девушку, что ее мама не испытывает боли и ощущает себя вполне комфортно, а также спросила, есть ли у больной какие-то последние пожелания, в том числе и религиозного характера».
В палате реанимации койки стоят рядом друг с другом, и помимо умирающей пациентки Ниттлы там находились и другие больные, которые также были без сознания.
«Она лежала в боксе на восемь коек, там все — тяжелобольные. Я задернула занавеску и отключила звуковое оповещение у приборов».
Автор фото, Juanita Nittla
Подпись к фото,
Медсестрам в отделении реанимации за смену редко удается даже присесть
Весь медперсонал в палате замер на несколько минут.
«Медсестры замолчали, ведь человеческое достоинство и комфорт пациентов — наша первоочередная задача», — говорит Ниттла.
Потом она поднесла телефонную трубку к уху больной и дала дочери возможность сказать прощальные слова матери.
«Для меня это был просто телефонный звонок, но для ее семьи он имел огромное значение. Конечно, они хотели бы иметь возможность сделать видеозвонок, но, к сожалению, в реанимации запрещено пользоваться мобильными телефонами».
По просьбе родственников умирающей Хуанита включила на компьютере выбранный ими музыкальный видеоклип, а потом отключила аппарат ИВЛ.
«Я сидела рядом и держала ее за руки, пока она не скончалась», — рассказывает медсестра.
Автор фото, Juanita Nittla
Подпись к фото,
Многие больницы, в том числе и лондонская Royal Free, вынуждены были увеличить количество койкомест в отделениях реанимации
Решение о прекращении лечения и отключении от аппаратуры принимается группой медиков только после тщательной оценки состояния больного, его возраста, медицинской истории, реакции на курс лечения и шансов на выздоровление.
В случае с Ниттлой ее подопечная умерла через пять минут после отключения ИВЛ.
«Я видела как на мониторе стали мигать сигналы тревоги, а потом кардиограмма показала сплошную прямую линию на экране — сердце перестало биться».
Смерть в одиночестве
После этого медсестра отсоединила капельницы, подававшие в кровь больной седативные препараты.
При этом дочь пациентки, не зная о том, что происходит в палате, продолжала что-то говорить матери по телефону и читать молитвы. С тяжелым сердцем Ниттла вынуждена была взять трубку и сообщить, что все кончено.
Автор фото, AFP
Подпись к фото,
Многие пациенты больниц умирают в одиночестве, поскольку из-за карантина к ним не допускают родственников
Впрочем, по словам Хуаниты, со смертью больного ее обязанности не прекращаются.
«С помощью коллег я обмыла ее, завернула в белый саван и поместила тело в специальный мешок, но сперва нанесла на ее лоб изображение креста», — объясняет медсестра.
До эпидемии коронавируса родственники лично обсуждали с врачами процедуру прекращения терапии.
Прежде родным также разрешалось присутствовать в отделении реанимации при отключении поддерживающей жизнь аппаратуры. Однако в связи со сложившейся ситуацией в большинстве стран мира такая практика сейчас отменена.
«Горестно наблюдать, как люди умирают в одиночестве», — говорит Ниттла и признается, что, помогая умирающим, она сама лучше справляется с ситуацией.
Автор фото, Getty Images
Подпись к фото,
В больницы продолжают прибывать все новые пациенты с коронавирусом
Нехватка коек
В связи с большим притоком пациентов реанимационное отделение больницы было расширено с 34 до 60 коек. Сейчас все они заняты.
В реанимации трудится целая армия из 175 медсестер.
«Обычно в реанимации соотношение один к одному, но сейчас на каждую медсестру приходится по трое больных. А если ситуация и дальше будет ухудшаться, то на каждую медсестру будет уже по шесть пациентов».
Автор фото, Juanita Nittla
У некоторых медсестер проявились симптомы коронавируса, и они ушли в самоизоляцию. Пришлось перепрофилировать медсестер других специальностей для работы в реанимации.
«Перед каждой сменой мы беремся за руки и говорим как мантру: «Пусть все будет хорошо». Мы присматриваем друг за другом, следим, чтобы все носили перчатки, маски и другие средства защиты», — говорит Ниттла.
Автор фото, Juanita Nittla
Подпись к фото,
Хуанита (в центре) с двумя коллегами в отделении реанимации
В больнице ощущается нехватка аппаратов ИВЛ, инфузионных насосов (для дозированного введения больным лекарств), кислородных баллонов и многих необходимых медикаментов.
К счастью, в Royal Free хватает средств индивидуальной защиты для всего персонала.
В отделении реанимации в среднем регистрируется одна смерть в день, это намного выше среднего уровня в период до пандемии.
«Это очень угнетает, — признается Ниттла, — У меня бывают ночные кошмары, я не могу заснуть, мне кажется, что я заражусь, я много общаюсь с коллегами, и все они боятся».
В прошлом году она несколько месяцев проболела туберкулезом и прекрасно знает, что возможности ее легких сильно ограничены. Но ей, как старшей медсестре, иногда приходится подавлять собственные страхи.
«Мне часто говорят, что я не должна бы выходить на работу, но ведь сейчас пандемия, и приходится обо всем забыть и делать свою работу».
«В конце смены я всегда думаю о пациентах, которые в этот день скончались, но я стараюсь переключиться на что-то другое, когда выхожу из стен больницы».
Академик оценил эффект от искусственной вентиляции легких при лечении
https://ria.ru/20200420/1570308028.html
Академик оценил эффект от искусственной вентиляции легких при лечении
Академик оценил эффект от искусственной вентиляции легких при лечении
Искусственная вентиляция легких (ИВЛ) может быть малоэффективна в случаях химического пневмонита, концепцию которого сформулировали в последние дни, заявил… РИА Новости, 20.04.2020
2020-04-20T16:22
2020-04-20T16:22
2020-04-20T16:22
распространение коронавируса
коронавирус в россии
коронавирус covid-19
коронавирусы
здоровье — общество
александр чучалин
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdn24. img.ria.ru/images/07e4/04/0e/1570019126_0:11:2991:1693_1920x0_80_0_0_9cd3c86a35d0855a127895199cd32464.jpg
img.ria.ru/images/07e4/04/0e/1570019126_0:11:2991:1693_1920x0_80_0_0_9cd3c86a35d0855a127895199cd32464.jpg
МОСКВА, 20 апр — РИА Новости. Искусственная вентиляция легких (ИВЛ) может быть малоэффективна в случаях химического пневмонита, концепцию которого сформулировали в последние дни, заявил заведующий кафедрой Российского национального исследовательского медицинский университета имени Пирогова Александр Чучалин.»В последние 7-9 дней сформировалась концепция так называемого химического пневмонита. Химический пневмонит – это не пневмония, это проникновение вируса в нижний отдел дыхательных путей, это диффузное поражение альвеол. Выливается гиалуроновая кислота, которая заполняет пространство альвеол, — и развивается кислородное голодание. На это сосуды отвечают спазмом и тромбами», — сказал Чучалин на совещании по вопросу санитарно-эпидемиологической обстановки в РФ.По его словам, при таких случаях в итоге «нет альвеол». «Почему их нет? Почему нет именно того элемента, где происходит газообмен? Его нет именно за счет этих тромбов, поэтому малоэффективна ИВЛ, поэтому очень сложное проведение методов, которые направлены на реанимацию этих больных», — пояснил Чучалин.
https://ria.ru/20200420/1570296939.html
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2020
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdn24.img.ria.ru/images/07e4/04/0e/1570019126_208:0:2939:2048_1920x0_80_0_0_84d7cca40f6a45ff6e41aa18415ae90a.jpg
РИА Новости
internet-group@rian. ru
ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
коронавирус в россии, коронавирус covid-19, коронавирусы, здоровье — общество, александр чучалин
Корреспондент «РГ» узнала, как делают искусственную вентиляцию легких
В регионах готовят резерв из врачей-ординаторов. В Иркутской области это анестезиологи-реаниматологи, которых всегда не хватает. Корреспондент «РГ» вместе с ними училась возвращать к жизни больных COVID-19.
— Так, работаем в условиях, максимально приближенных к реальности, — заявил будущим врачам профессор кафедры анестезиологии и реаниматологии Иркутской государственной медицинской академии последипломного образования (ИГМАПО) Зураб Надирадзе. — Перед вами пациент (тут мэтр показал на учебное пособие — анатомически достоверное подобие человека, утыканного датчиками), нуждающийся в искусственной вентиляции легких с положительными анализами на COVID-19. Ваши действия?
Вперед вышла пара ребят, облаченных в противочумные костюмы, и решительно приступила к интубации. Спустя 35 секунд симулятор «ожил», сигнализируя, что все было сделано правильно.
Однако наставник не вполне доволен:
— Ваша первая задача — позаботиться о собственной безопасности. Если вы заразитесь и заболеете, а риск реально велик, кто спасать людей будет? Значит, правильно одеться — это раз, пользоваться эндовидеотехникой — это два. Ну и побыстрее надо, но без лишней суеты — это три.
Он берет ларингоскоп, оснащенный видеокамерой и, максимально удалившись от «пациента», глядя на монитор, ловко проходит дыхательные пути. Ординаторы, как завороженные, следят за движениями его рук.
Вторая попытка проходит под четкие инструкции мастера:
— Смелей, вперед! Теперь на себя чуть потяни, а теперь толкай! Все, прошел.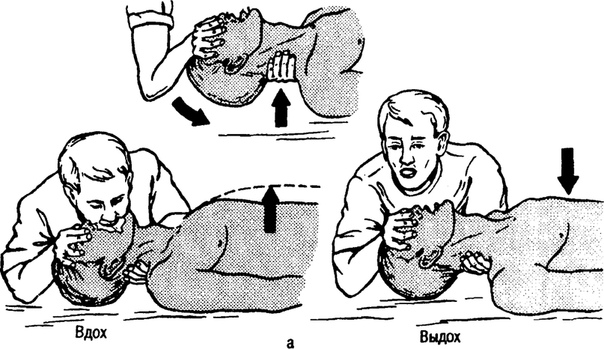 Теперь подключаем аппарат, — направляет действия ординаторов Зураб. — Все, смотрите, воздух поступает в легкие, искусственная вентиляция работает. Закрепляем трубку, настраиваем аппаратуру, следим за состоянием. И, кстати, знайте, что после подключения ИВЛ больной практически не заразен — на выходе воздуха из его легких стоит вирусо-бактериологический фильтр.
Теперь подключаем аппарат, — направляет действия ординаторов Зураб. — Все, смотрите, воздух поступает в легкие, искусственная вентиляция работает. Закрепляем трубку, настраиваем аппаратуру, следим за состоянием. И, кстати, знайте, что после подключения ИВЛ больной практически не заразен — на выходе воздуха из его легких стоит вирусо-бактериологический фильтр.
Сказать правду, происходящее мало похоже на зачет, скорее, на мастер-класс. Ординаторы раз за разом повторяют манипуляции. Профессор не сводит с них глаз. Иногда поправляет, иногда довольно хмыкает. Под респираторами не видно, но я точно знаю, что на лицах ординаторов расцветают улыбки.
Заслужить удовлетворенное «угу!» Зураба Надирадзе дорогого стоит. Опытнейший врач, воспитавший не одно поколение анестезиологов, он знает, как никто другой, что в этом деле мелочей не бывает. Вот и сейчас, в ответ на шутливые уговоры коллег — мол, хватит уже! — он сурово замечает: «Они же завтра с живыми людьми работать будут!». В его глазах, скрытых стеклами очков, страх родителя, отпускающего повзрослевшего ребенка в большую жизнь.
— Эти ребята — наш резерв, вторая линия обороны, — пояснил заведующий кафедрой анестезиологии и реаниматологии ИГМАПО, профессор Владимир Горбачев. — Больных COVID-19 в России становится все больше, растет и число тяжелых пациентов. Поэтому министерством здравоохранения принято решение подготовить резерв из врачей-ординаторов, ведь анестезиологов-реаниматологов всегда не хватает. Это одна из самых дефицитных медицинских специальностей даже в обычной жизни. Так был разработан интенсивный курс подготовки врачей-стажеров, которые будут иметь право оказывать помощь пациентам реанимаций под руководством кадровых анестезиологов-реаниматологов.
Молодежь тем временем рвется работать. У многих уже есть опыт. Врач-ординатор кафедры анестезиологии и реаниматологии ИГМАПО Алексей Козлов после окончания медицинского колледжа десять лет работал медбратом в реанимации одной из крупных больниц Иркутска и на скорой помощи.
— Я все это видел вживую, — рассказывает он. — Такой драйв, когда человек, вроде бездыханный, получает второй шанс на жизнь. Мне очень нравится моя будущая работа — динамичная, четкая и трудная. А что касается риска инфицирования, его можно и нужно минимизировать.
Улыбнулся одними глазами (на лице ведь медицинская маска) и пошел набивать руку на симуляторе.
Владислава Суховская, руководитель симуляционного центра Иркутской областной клинической больницы, рассказала о возможностях современных учебных пособий.
— Этот симулятор позволяет не только отработать навык, но и отследить эффективность оказанной помощи. А еще можно создать курсанту дополнительные трудности — имитировать, к примеру, острую сердечную недостаточность, возникшую при проведении реанимационных действий, или отек верхних дыхательных путей. Чем больше разных ситуаций отработают наши ребята здесь, там более уверенно они будут чувствовать себя в реальных условиях. Для врача — анестезиолога-реаниматолога это важно вдвойне, ведь счет часто идет на секунды. Поэтому так важна практика.
— Не самая простая у нас специальность, — присоединяется к разговору Ирина Петрова, ассистент кафедры, а в недавнем прошлом — заведующая отделения анестезиологии и реанимации №5 Иркутской областной клинической больницы, опытнейший врач. — Но мы рады, что есть ребята, сделавшие выбор в ее пользу. Конечно, будем помогать и поддерживать. Для нас дело чести — чтобы в операционные и реанимации пришли грамотные молодые врачи.
Тут в аудитории появляются оба профессора. Несколько минут наблюдают за происходящим и удовлетворенно заявляют: «Всем зачет!»
Ординаторы, наконец, снимают защитные костюмы. И все, как один улыбаются.
Все материалы сюжета «COVID-19. Мы справимся!» читайте здесь.
История искусственной вентиляции легких уходит своими корнями в глубокую древность, насчитывая, по-видимому, от 3 до 5 тысяч лет. Первым литературным упоминанием экспираторного способа ИВЛ иногда считают библейское описание оживления мальчика пророком Илией. И хотя анализ этого текста не дает оснований говорить ни о каком конкретном действии, широко распространенная во всех языках идиома «вдохнуть жизнь в кого-либо (или что-либо)» все же свидетельствует о многовековом опыте подобной эмпирической реанимации.
Первым литературным упоминанием экспираторного способа ИВЛ иногда считают библейское описание оживления мальчика пророком Илией. И хотя анализ этого текста не дает оснований говорить ни о каком конкретном действии, широко распространенная во всех языках идиома «вдохнуть жизнь в кого-либо (или что-либо)» все же свидетельствует о многовековом опыте подобной эмпирической реанимации.
Изначально ИВЛ применялась только для оживления младенцев, родившихся в асфиксии, реже — внезапно умерших людей или для поддержания жизни при внезапном прекращении самостоятельного дыхания. В 1530 году Парацельс — Philippus Aureolus Theophrastus Bombastus von Hohenheim (1493—1541) — с успехом применил при асфиксии вентиляцию через специальный ротовой воздуховод кожаными мехами, предназначенными для раздувания огня в камине. Через 13 лет один из основоположников анатомии эпохи Возрождения Базель — Andreas Vesalius — (1514—1564) опубликовал свой фундаментальный труд «О строении человеческого тела» («De coiporis humani fabrica libri septem», 1543). Опыты с двусторонним вскрытием плевральных полостей у животных привели его к методу искусственной вентиляции легких через введенную в трахею трубку: «Чтобы к животному возвратилась жизнь, надо сделать отверстие в стволе дыхательного горла, куда вставить трубку из камыша или тростника и дуть в нее, дабы легкое поднялось и доставляло животному воздух». Впрочем, трахеотомия была выполнена Асклепиадом еще в 124 году до н. э. Начиная со времен Парацельса меха и дыхательные подушки различных конструкций для проведения неотложной ИВЛ были распространены довольно широко; особенно богатым на изобретения в этой области стал XVIII век. Британский священник Stephen Hales (1667-I761) создал один из первых ручных аппаратов для вдувания воздуха в легкие под названием «респиратор», а его соотечественник, выдающийся анатом и хирург John Hunter (1728—1793), изобрел двойной мех с направляющими клапанами (1775). Годом раньше Джозеф Пристли (1733—1804) впервые получил кислород, а уже спустя пять лет французский акушер Francois Chaussier (1746—1828) предложил вдувание кислорода с помощью дыхательного мешка и маски при оживлении новорожденных — мнимоумерших, как это тогда называли. Можно с уверенностью сказать, что в этот период экспираторный способ ИВЛ был на повседневно-бытовом уровне столь же очевиден и общепринят, как наложение жгута для остановки кровотечения, прием алкоголя при переохлаждении или вызывание рвоты при пищевом отравлении.
Можно с уверенностью сказать, что в этот период экспираторный способ ИВЛ был на повседневно-бытовом уровне столь же очевиден и общепринят, как наложение жгута для остановки кровотечения, прием алкоголя при переохлаждении или вызывание рвоты при пищевом отравлении.
Популярное руководство по реанимации «Краткая книжка для народа, содержащая легкое и удобопонятное наставление, как с усопшими, замерзшими, удавившимися, упадшими в обморок, повесившимися или кажущимися быть мертвыми, поступать надлежит», изданное в Санкт-Петербурге в 1799 году, рекомендовало «стараться, чтобы впустить ему (то есть пострадавшему) в легкое опять воздух посредством вдыхания изо рта в рот или помощью раздувательного мешочка» (пит. по Г. А. Степанскому, 1960).
В 1821 году во Франции Leroy d’Etiolles сделал важный шаг — предложил дыхательный мех с мерной линейкой, позволявший дозировать объем вдоха. Побудительным мотивом этого изобретения стали описанные автором наблюдения разрывов легких мехами, которые, в свою очередь, неожиданно быстро привели к отказу от способа вдувания вообще. С середины XIX века уделом спасателей более чем на столетие стали «ручные» способы van Hasselt(Голландия, 1847), Marshall Hall (Англия, 1856), Silvester (Англия, 1858), Hovard (США, 1871), Shafer (Англия, 1904),Nielsen (Дания, 1932) и мн. др., техника которых напоминала подчас приемы борьбы. К сожалению, лишь в 60-е годы XX века сравнительные исследования дыхательных объёмов окончательно доказали неэффективность наружных способов ИВЛ; единственным показанием к ним сегодня остается опасное для реаниматора отравление БОВ(естественно, при отсутствии какого бы то ни было аппарата).
Достаточно серьёзным аргументом противников ИВЛ с помощью мехов было и устоявшееся мнение, что интубация трахеи, впервые произведённая французом Guy de Chauliac еще в XIV веке, малоперспективна ввиду технической трудности. И это несмотря на то, что технологии протезирования дыхательных путей также успели уже получить значительное развитие: в 1734 году Pugh изобрёл армированную эндотрахеальную трубку, в 1792 Сипу предложил дополнять интубацию трахеи дренированием желудка с помощью зонда, а в 1807 Chaussier впервые создал трубку с герметизирующей манжеткой.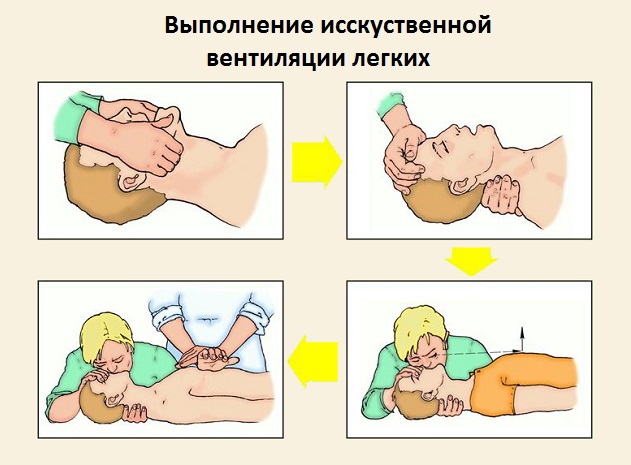
Лишь в самом конце XIX века начались попытки, вначале робкие, реабилитации способа вдувания. В 1891 году парижский хирург Theodore Tuffier успешно резецировал верхушку легкого: по поводу туберкулезного процесса, применив ИВЛ вдуванием через трахеальную трубку с манжетой. В 1887 году в США Joseph O’Dwyer предложил трубку для интубации трахеи с герметизирующей оливой, а в 1891 George Fell изобрел очередной мех для ИВЛ с управляемым вручную клапаном выдоха. В 1896 O’Dwyer соединил ручной мех Fell’s со своей трубкой, заменив клапан тройником, отверстие которого прикрывалось большим пальцем врача. Обретя вскоре гораздо более удобный ножной привод, «аппарат искусственного дыхания Фелла-О’Дуайера» получил в Америке широкое распространение — причем не только в неотложной помощи, но и при операциях на открытой грудной клетке (R. Matas, 1898). Весной 1900 года Василий Дмитриевич Добромыслов (1869—1917), в то время — сверхштатный ассистент при кафедре госпитальной хирургической клиники Томского университета — выполнил три успешные резекции пищевода у собак, проводя им «гиперпрессию через горлосечную трубку» — ИВЛ через трахеостому кузнечными мехами с приводом от электродвигателя. В 1907 году небольшая любекская компания Drager сделала для горноспасателей чемоданчик «Pulmoftx» с кислородным баллоном, патефонным механизмом, вращавшим золотник, и лицевой маской на гибком шланге. Несмотря на это, однако, в 1904 году молодой Ernst Ferdinand Sauerbruch из клиники Микулича в Бреслау получил всемирную известность, начав производить торакальные операции внутри камеры с перемежающимся разрежением, из которой наружу выступала лишь голова больного.
Однако время постепенно расставляло все на свои места. В 1931 году американец Ralph M. Waters продемонстрировал, что ИВЛ во время анестезии с одинаковым эффектом производится как ручным мешком, так и мехом с электрическим приводом; в 1938 появился автоматический «Spiropulsator» шведского хирурга Clarence Crafoord. После второй мировой войны мешок для ручной ИВЛ окончательно стал необходимой принадлежностью наркозного аппарата, а в пятидесятых тот же Drager выпустил первый серийный наркозный аппарат с автоматизированной ИВЛ — «Sulla».
Подобно тому, как всякая крупная война вызывала волну внедрения новых плазмозаменителей, стимулами к созданию новых аппаратов ИВЛ становились в XX веке эпидемии полиомиелита. Не всегда это были аппараты, вдувающие воздух в легкие, но методика длительного протезирования внешнего дыхания действительно отрабатывалась прежде всего на жертвах паралича дыхательной мускулатуры. Именно так в 1952 году появился первый массовый аппарат объёмного вытеснения шведа C.G. Engstrom — очень долговечная и надежная машина, ставшая прототипом громадного числа подражаний во всем мире, в том числе отечественных АНД-2 и семейства РО. Вплоть до 1970-х годов в зарубежных клиниках широко применялись, однако, и наследники «камеры Зауэрбруха-Брауэролла» — громоздкие агрегаты для создания колебаний внешнего давления вокруг тела пациента вроде так называемых кирасных (для грудной клетки) или циклопических танковых (для всего тела) респираторов, качающиеся кровати и т. п.
Действительно, господствующая сегодня вентиляция путем вдувания, — так называемый внутренний способ ИВЛ — далеко не единственная возможность протезирования внешнего дыхания. Все многообразие известных методов легче всего систематизировать на основе простой функциональной схемы системы внешнего дыхания. Пока нельзя непосредственно воздействовать на дыхательные центры, однако уже давно известна как временная чрезкожная, так и постоянная, с помощью имплантированных электродов, электростимуляция диафрагмальных нервов («френнкус-стимуляция»). Можно стимулировать и непосредственно саму диафрагму, располагая электроды на коже в проекциях мест прикрепления куполов или имплантируя их непосредственно в мышечную ткань диафрагмы например, малоинвазивным лапароскопическим способом (DrMarco A.F., Mortimer J.F., Stellate Т., 2001). Можно воздействовать перемежающимся разрежением на грудную клетку или все тело, можно изменять емкость трудной клетки или положение диафрагмы многочисленными ручными способами или с помощью качающейся кровати. Можно снаружи воздействовать и непосредственно на сами легкие, создавая в плевральных полостях что-то подобное пульсирующему пневмотораксу (так называемый трансплевральный массаж легких по В. П. Смольникову). Почему же самое банальное вдувание воздуха через дыхательные пути оказалось самым живучим способом ИВЛ? Помимо более высокой управляемости, приобретающей решающее значение при длительной поддержке, тому есть еще одна причина. Как несложно заметить, чтобы работал каждый из способов, должны быть сохранны нижележащие компоненты системы. Поэтому стимуляция диафрагмальных нервов, например, применяется в основном при высоких повреждениях спинного мозга или иных неврологических заболеваниях, танковый респиратор также требует отсутствия пневмоторакса, интактных легких и т. п. А способ вдувания оказывается наиболее универсальным, действуя даже при тяжелых механических повреждениях системы.
Можно снаружи воздействовать и непосредственно на сами легкие, создавая в плевральных полостях что-то подобное пульсирующему пневмотораксу (так называемый трансплевральный массаж легких по В. П. Смольникову). Почему же самое банальное вдувание воздуха через дыхательные пути оказалось самым живучим способом ИВЛ? Помимо более высокой управляемости, приобретающей решающее значение при длительной поддержке, тому есть еще одна причина. Как несложно заметить, чтобы работал каждый из способов, должны быть сохранны нижележащие компоненты системы. Поэтому стимуляция диафрагмальных нервов, например, применяется в основном при высоких повреждениях спинного мозга или иных неврологических заболеваниях, танковый респиратор также требует отсутствия пневмоторакса, интактных легких и т. п. А способ вдувания оказывается наиболее универсальным, действуя даже при тяжелых механических повреждениях системы.
Таким образом, альтернативные вдуванию способы ИВЛ находящей большее применение в случаях длительного протезирования функции тех отделов системы внешнего дыхания, которые лежат выше ее «механического» звена. Подобные ситуации возникают при несостоятельности высших центров (так называемый синдром истинной альвеолярной гиповентиляции), высокой спинальной травме, повреждении диафрагмальных нервов и т. д.
Одним из современных вариантов ИВЛ подобного рода является имплантация электродов-антенн радиочастотного водителя ритма диафрагмы. Радиосигнал от компактного излучателя передается на антенны, имплантированные под кожу туловища, которые преобразуют его в электрический импульс и передают на электроды, фиксированные непосредственно на диафрагмальных нервах. Импульсы частота амплитуда которых напоминают характеристики естественной волны деполяризации нервного волокна, вызывают ритмичные сокращения куполов диафрагмы и присасывание воздуха в грудную клетку, Распространение этой методики сдерживает высокая стоимость — более 60 000 евро. В сентябре 2004 года была организована первая операция подобного рода у гражданина России, выполненная по поводу несостоятельности дыхательных центров в университетской клинике Тампере (Финляндия). Возврат способа вдувания и эндотрахеальной интубации получили неожиданное развитие: опасность разрыва легких неожиданно вернулась в виде концепции баротравмы. Развитие науки и практики, включая витки спирали, становится все более быстротечным, однако знание истории пройденного пути все же избавляет от многих неприятностей.
Возврат способа вдувания и эндотрахеальной интубации получили неожиданное развитие: опасность разрыва легких неожиданно вернулась в виде концепции баротравмы. Развитие науки и практики, включая витки спирали, становится все более быстротечным, однако знание истории пройденного пути все же избавляет от многих неприятностей.
В самом широком смысле под респираторной поддержкой понимается сегодня полное или частичное протезирование функции внешнего дыхания. При этом чем полнее протезирование, тем с большим основанием можно говорить о классической искусственной вентиляции легких (ИВЛ), а чем больше полномочий в процессе внешнего дыхания мы делегируем самому больному — тем точнее ситуация описывается более новым термином респираторная поддержка (РП). Появление качественно новой аппаратуры, построенной на принципах цифрового адаптивного управления, сделало возможным подлинное сотрудничество между аппаратом и больным, когда аппарат лишь берет на себя — строго в необходимой мере, частично или полностью,— механическую работу дыхания, оставляя пациенту функцию текущего управления — опять-таки в той мере, в какой больной способен ее выполнять. Оборотной стороной высокого комфорта и эффективности стало, однако, расширение возможностей ошибки врача-оператора при управлении столь сложной техникой[1].
Лебединский К. М. «Основы респираторной поддержки», СПб, 2006
Показания для применения аппарата ИВЛ
Известный мощный метод лечения нарушений дыхания на сегодняшний день и важнейший способ восстановления жизненных функций организма человека в комплексе с другими мероприятиями – это искусственная вентиляция легких. Основное назначение данного метода – это выведение углекислоты и осуществление нормальной оксигенации артериальной крови. Главные задачи аппарата ИВЛ состоят в поддержании адекватного газообмена, а в некоторых случаях – облегчение пациенту непосильной работы по обеспечению собственного дыхания.
Показания для применения аппарата искусственной вентиляции легких считаются следующие:
• грубые или патологические нарушения ритмов дыхания;
• отсутствие нормального самостоятельного дыхания;
• клинические проявления гиперкапнии и гипоксии при неэффективности трахеостомии и консервативных мероприятий;
• проведение длительной операции;
• поддержание дыхания человека в бессознательном состоянии;
• повреждение легких, спинного и головного мозга при несчастных случаях;
• тахипноэ при более сорока дыханий в минуту (не связанной с физической нагрузкой, анемией, гипертермией).
При нарастании дыхательной недостаточности человека показания по применению аппарата ИВЛ должны определяться по газовому составу и по функциональному состоянию внешнего дыхания. Такая вентиляция легких оказывает большое влияние на гемодинамику, газообмен и механические свойства легких.
Адаптацию пациента с данным прибором не рекомендуется начинать с препаратов, которые вызывают депрессию дыхания, так как никакие способы контроля не могут надежно остановить ацидоз и тканевую гипоксию. Самым благополучным показателем в этом отношении является стабильная синхронизация дыхания пациента с респиратором, которая достигнута без медикаментозного подавления.
Перед началом мероприятий необходимо выяснить причину от чего возникло несинхронное дыхание и быстро устранить ее. Если сознание у больного сохранено, то можно скомандовать ему сделать вдох и выдох синхронно при работе автомата. С этой же целью используется временная ручная вентиляция, подключение триггерной системы, которая имеется в некоторых респираторах.
Если данные манипуляции не синхронизируют дыхание пациента с аппаратом ИВЛ, то переходят на искусственную вентиляцию с постоянно повышенным давлением, это быстро адаптирует его к респиратору. Применение данных устройств дает возможность увеличивать концентрацию кислорода во вдыхаемой смеси и организовывать правильный газообмен.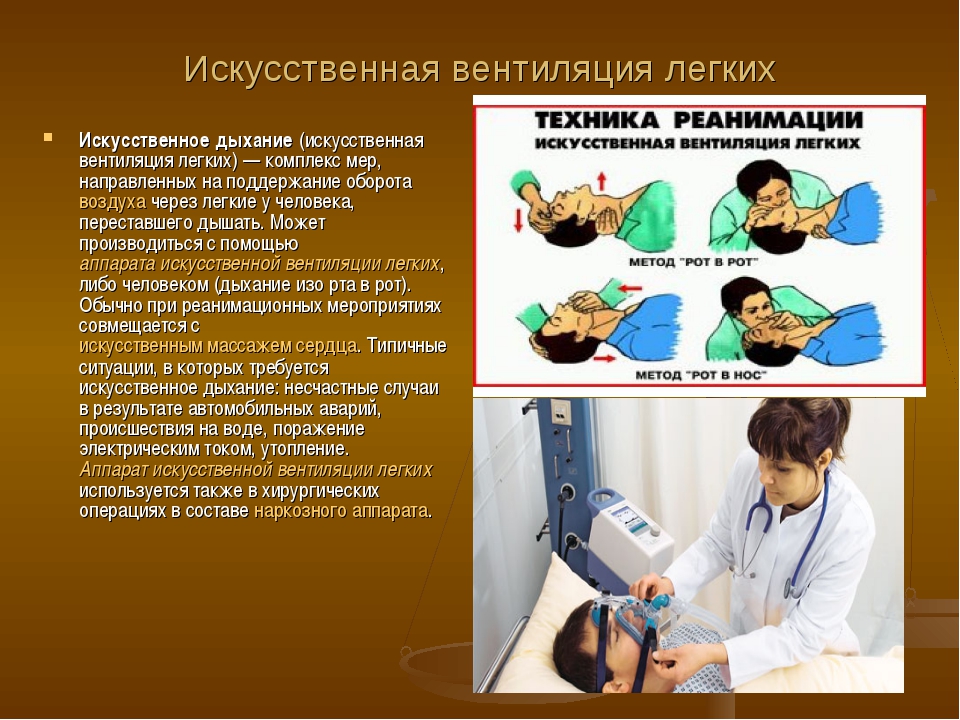
Искусственная вентиляция легких: маска вместо трубки
Те, кто видел американский сериал «Скорая помощь», наверное, помнят, как врач, склонившись над больным, командует: «Интубируем» – и вставляет в горло лежащему без сознания человеку трубочку, через которую в легкие начинает подаваться воздух. Это и есть искусственная вентиляция легких, или ИВЛ, – лечебный прием, который помогает человеку дышать, тем самым нередко спасая ему жизнь. Но, согласитесь, что лежать с трубкой в горле не слишком комфортно. Конечно, если это необходимо, то можно вытерпеть несколько часов. А что если таким образом приходится существовать дни и даже месяцы? Но ученые нашли замену трубке, и теперь больному просто надевают на лицо специальную маску. Подробнее о способах ИВЛ и о новом оборудовании для этой процедуры рассказывает главный врач и генеральный директор АМК Ефим Яковлевич Данилевич.
Необходимость в искусственной вентиляции легких может возникнуть при целом ряде тяжелых состояний. Например, пациент под действием наркоза во время операции не может дышать самостоятельно или человек находится в сознании, но у него снижена концентрация кислорода в крови, и чтобы поддержать ее на нужном уровне, требуются чрезвычайно большие усилия организма. А человек так слаб, что сил у него на это не хватает.
Самый распространенный способ искусственной вентиляции легких на сегодняшний день – использование специальной трубки. Она вставляется в трахею, и через нее в легкие аппаратом ИВЛ нагнетается воздух. Таким образом осуществляется газообмен по схеме вдох-выдох, в результате которого в легкие поступает кислород и из них выводится углекислый газ. Этот способ надежен, но, как и у всякого метода, у него есть свои недостатки. Основной из них заключается в следующем. В момент естественного вдоха в грудной клетке за счет ее расширения создается отрицательное по отношению к атмосферному давление, и воздух затягивается в легкие. А когда проводится традиционная вентиляция легких с помощью трубки и воздух под давлением аппаратом нагнетается в легкие, там создается высокое давление.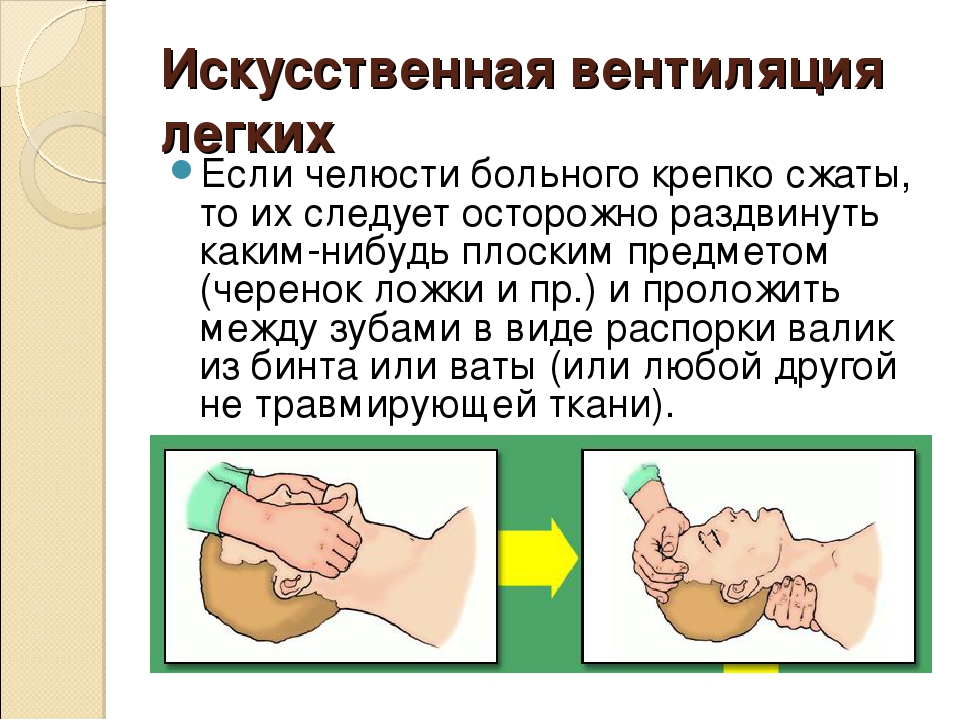 То есть движение происходит в обратную сторону. При коротких сроках вентиляции – в течение нескольких часов или даже суток – это не приводит к негативным последствиям. Главная цель – заместить функцию дыхания – достигнута, и отрицательные моменты по сравнению с ней несущественны.
То есть движение происходит в обратную сторону. При коротких сроках вентиляции – в течение нескольких часов или даже суток – это не приводит к негативным последствиям. Главная цель – заместить функцию дыхания – достигнута, и отрицательные моменты по сравнению с ней несущественны.
Однако есть заболевания, при которых нарушается работа самих легких, например тяжелая форма пневмонии, хронический обструктивный бронхит, бронхиальная астма. И тогда требуется длительно, например в течение месяца, искусственно поддерживать легочную систему. Вот в этих случаях негативные моменты принудительной вентиляции легких через трубку становятся решающими – легкие могут повреждаться.
Мировая медицина давно искала способы, как уменьшить эти негативные последствия. В результате были созданы очень дорогие аппараты ИВЛ, которые не просто нагнетают воздух в легкие, а пытаются «поймать» даже малейшие попытки самого человека вдохнуть и в этот момент помогают ему это сделать. Это позволяет снизить риск повреждения легких и проводить вентиляцию достаточно долго со значительно лучшими результатами, чем при простом способе ИВЛ.
В нашей клинике есть как простой аппарат ИВЛ, так и очень дорогой, который позволяет проводить искусственную вентиляцию легких в течение длительного времени. Наш успешный рекорд – 42 дня полной искусственной вентиляции легких, после чего пациент был выписан из клиники. Но даже с таким дорогостоящим аппаратом приходится вставлять в трахею больного трубку. Чтобы избежать этого, мы приобрели еще один ультрасовременный аппарат Ventilogic plus LS (LS значит life support, то есть поддержка жизни) для инвазивной и неинвазивной вентиляции легких. Этот аппарат обладает широкими возможностями, он безопасен, удобен в использовании и обеспечивает комфортную терапию для пациента.
В ряде случаев, особенно при тяжелых пневмониях, хроническом обструктивном бронхите с помощью Ventilogic plus можно лечить больного, не переводя его на полную искусственную вентиляцию легких и, что особенно важно, не вводя трубку в трахею. Вместо трубки на лицо пациента очень плотно надевается маска. Аппарат ловит момент, когда человек пытается сам хоть чуть-чуть вдохнуть и помогает ему сделать этот вдох.
Вместо трубки на лицо пациента очень плотно надевается маска. Аппарат ловит момент, когда человек пытается сам хоть чуть-чуть вдохнуть и помогает ему сделать этот вдох.
Маска приносит неудобство только первые несколько минут. Потом, когда кислород начинает поступать в легкие, человеку становится значительно лучше и он привыкает к ней, чего не скажешь о трубке. Если пациента, находящегося в ясном сознании, переводят на искусственную вентиляцию легких и вводят в трахею трубку, она раздражает корень языка, вызывает кашель. Это очень мучительно, и при адаптации к трубке приходится почти всегда прибегать к седативным препаратам. Маска намного комфортнее.
Но сразу хочу подчеркнуть, что наш новый аппарат не может заменить другие аппараты, о которых мы говорили.
На сегодняшний момент в нашей клинике есть линейка аппаратов ИВЛ, и каждый из них имеет свои показания. Если операция длится 2–3 часа, лучшим вариантом будет простой аппарат ИВЛ, главные преимущества которого надежность и безотказность. Если пациент выходит из тяжелейшего состояния, ему необходима длительная вентиляция легких и трубку в трахею вставили, когда человек еще был без сознания, то используется дорогой аппарат, специально разработанный для длительной ИВЛ с введением трубки в трахею. А когда пациент находится в сознании, ему тяжело дышать, но полного перехода на искусственную вентиляцию легких не требуется, что бывает, например, при тяжелых пневмониях, рационально использовать новый ультрасовременный аппарат Ventilogic plus. В нашей клинике с его помощью уже пролечились несколько пациентов, и врачи отмечают эффективность и удобство этого метода.
Медкомпас — Процедуры — Искусственная вентиляция легких
Искусственной вентиляцией легких (ИВЛ) является один из основных
методов, применяемых в интенсивной терапии и реанимации, при
котором обеспечивается газообмен между альвеолами легких и
окружающим воздухом, либо подобранной газовой смесью. Искусственная
вентиляция легких необходима для введения в легкие смеси газов или
свежего воздуха, который богат кислородом, и выведения из легких
богатого углекислым газом и бедного кислородом воздуха.
Зачем проводить процедуру?
ИВЛ необходима для насыщения кислородом всего организма и
избавления его от углекислого газа, то есть для поддержания в
тканях необходимых для жизнедеятельности условий. Современные
методы ИВЛ условно разделены на простые и аппаратные. В экстренных
ситуациях применяются в основном простые методы: при апноэ
(отсутствие самостоятельного дыхания), при резко развившемся
нарушении дыхания (патологическом ритме дыхания), при нарастающей
гиперкапнии или гипоксемии, а также выраженной гиповолемией.
При длительной ИВЛ применяются аппаратные методы ИВЛ.
Риски проведения процедуры
Рисков процедура не имеет. Напротив, без ИВЛ, осуществленного
вовремя, кислород в организме человека понижается, что может
привести к осложнениям. К понижению кислорода в особенно
чувствительны клетки коры головного мозга. При остановке сердца
(отсутствии кровообращения) более, чем на 4- 5 минут развиваются
необратимые изменения именно в клетках головного мозга. В данный
период клинической смерти (4-5 минут), обменные процессы, хоть и
замедленные, еще сохраняются, давая возможность вернуть жизнь
пострадавшему. Об остановке сердцебиения и дыхания говорят
следующие изменения: кожные покровы бледнеют, ногти и губы синеют,
дыхательные движения живота и грудной клетки отсутствуют.
У человека, потерявшего сознание, мышцы лица и языка
расслабляются, что зачастую приводит к западанию языка к задней
стенке глотки и, как следствие, к перекрыванию дыхательных
путей (трахеи, гортани). Перед тем, как приступить к ИВЛ, нужно
чтобы была восстановлена проходимость дыхательных путей. Самые
эффективные способы искусственного дыхания – это «рот в нос» или
«рот в рот».
Как подготовиться к процедуре
- Необходимо освободить пострадавшего от сдавливающей одежды или
водолазного костюма - Уложив больного на спину, подложить под его плечи свернутую в
виде валика одежду - Человек, который оказывает помощь, должен встать сбоку у
головы, человека, который пострадал - Необходимо проверить полость глотки и рта на наличие сгустков
слизи, песка или ила, при наличии – удалить все содержимое,
повернув для этого плечи и голову в сторону и открыв рот, обернутым
платком (салфеткой) указательным пальцем, все удалить.
Как проходит процедура
Дыхательные пути должны быть достаточно проходимыми, голова
пострадавшего запрокинута назад, рука человека, оказывающего помощь
– под шеей пострадавшего, другой рукой необходимо надавливать на
лоб, пока голова не запрокинется и язык не отойдет от задней стенки
гортани, при необходимости вытянуть язык рукой, положив на него
марлевую салфетку. Человек, который оказывает помощь, сделав
глубокий вдох, плотно прижимает свой рот ко рту или носу человека,
который пострадал и делает выдох. Если воздух вдувается через рот,
то нос необходимо зажать пальцами, а если в нос, то закрыть рукой
рот. Затем делается новый вдох и снова выдох. Проводится вдувание
от 12 до 16 раз в минуту. Также существуют специальные
пластмассовые и резиновые S-образные трубки, которые вводятся в
рот, вплоть до корня языка. Через эту трубку и вдувается воздух.
Если в ходе проведения ИВЛ не прощупывается пульс, то это
свидетельствует о том, что работа сердца прекратилась, тогда наряду
с искусственным дыханием необходимо проводить закрытый массаж тела,
чтобы восстановить кровообращение.
Результаты процедуры
Искусственное дыхание (и при необходимости закрытый массаж
сердца) необходимо проводить до того момента, пока самостоятельное
дыхание не восстановится или же не возникнут признаки наступления
смерти, выявить которые может лишь медицинский работник.
Искусственное легкое — обзор
III Заболеваемость и осложнения
Сообщалось о баротравме с последующим пневмотораксом и гемодинамическими изменениями как при экстренном, так и при плановом применении PTJV. 8,19,21-31 В ретроспективном обзоре карт Patel и соавторы описали 53-месячный опыт работы с пациентами с острой дыхательной недостаточностью в отделении интенсивной терапии. 21 Из 352 пациентов, которым потребовалась эндотрахеальная интубация, было предпринято 29 попыток экстренной PTJV.Процедуру проводили домашние работники ( n = 5) и лечащие врачи ( n = 24). Успешная канюляция дыхательных путей была достигнута у 79% пациентов. Подкожная эмфизема произошла у 2 из этих пациентов. Впоследствии интубация оротрахеальной артерии потребовалась 22 пациентам, 1 из которых потребовала хирургической трахеостомии. PTJV потерпел неудачу у 6 пациентов. Эти неудачи были связаны с недавней операцией на щитовидной железе ( n = 1), ожирением ( n = 2), перегибом канюли PTJV ( n = 2) и неправильным размещением канюли ( n = 1). .Подкожная эмфизема наблюдалась только у 1 пациента, у которого PTJV не удалось. Другой пациент, страдавший подкожной эмфиземой, перенес тяжелый пневмомедиастинум, леченный с помощью двусторонней грудной клетки. Из 6 пациентов с неудавшейся PTJV 2 впоследствии были интубированы перорально с помощью бужа, а остальные 4 умерли.
Успешная канюляция дыхательных путей была достигнута у 79% пациентов. Подкожная эмфизема произошла у 2 из этих пациентов. Впоследствии интубация оротрахеальной артерии потребовалась 22 пациентам, 1 из которых потребовала хирургической трахеостомии. PTJV потерпел неудачу у 6 пациентов. Эти неудачи были связаны с недавней операцией на щитовидной железе ( n = 1), ожирением ( n = 2), перегибом канюли PTJV ( n = 2) и неправильным размещением канюли ( n = 1). .Подкожная эмфизема наблюдалась только у 1 пациента, у которого PTJV не удалось. Другой пациент, страдавший подкожной эмфиземой, перенес тяжелый пневмомедиастинум, леченный с помощью двусторонней грудной клетки. Из 6 пациентов с неудавшейся PTJV 2 впоследствии были интубированы перорально с помощью бужа, а остальные 4 умерли.
Smith и его коллеги сообщили о 29% случаев осложнений у 28 пациентов, которым была проведена PTJV для обеспечения экстренной проходимости дыхательных путей. 22 Эти осложнения включали подкожную эмфизему (7.1%), эмфизема средостения (3,6%), затруднение выдоха (14,3%) и перфорация артерии (3,6%), ни один из которых не закончился летальным исходом. Сообщалось также о других осложнениях, таких как пункция пищевода, кровотечение, гематома и кровохарканье после PTJV. 23
В обзоре 265 плановых PTJV и других форм струйной оксигенации / вентиляции для отоларингологической хирургии Jaquet с коллегами написали, что PTJV было связано с гемодинамической нестабильностью (8 пациентов), подкожной эмфиземой шеи (3 пациента), разрыв слизистой оболочки задней части трахеи (1 пациент), перекручивание катетера (3 пациента), тяжелая подкожная эмфизема средостения / шейки матки (1 пациент), односторонний пневмоторакс (1 пациент) и двусторонний пневмоторакс (1 пациент). 19 Последние 3 события считались серьезными осложнениями, и все они были связаны с кашлем или ларингоспазмом во время PTJV. Повреждение стенки трахеи, засвидетельствованное этой группой, также было продемонстрировано на модели PTJV на крупных животных, в которой во всех образцах наблюдались эрозия и кровоизлияние на всю толщину слизистой оболочки задней части трахеи. 29 Подкожная эмфизема была связана с разрывами стержня канюли при отсутствии открытого смещения канюли. 30
29 Подкожная эмфизема была связана с разрывами стержня канюли при отсутствии открытого смещения канюли. 30
В другой серии плановых случаев PTJV общая частота легких осложнений составила 3%. 22 Эти осложнения (незначительное кровотечение, подкожная эмфизема) обычно наблюдались, когда во время установки канюли приходилось делать несколько попыток. Авторы рекомендовали делать не более двух попыток.
Место доступа PTJV также может повлиять на осложнения. На модели трахеи свиней Салах и его коллеги изучали транс-СТМ в сравнении с транстрахеальной канюляцией. При некоторых чрескожных методах травматические повреждения (включая разрывы задней стенки или откровенное проникновение и переломы хряща) были более распространены, когда канюля PTJV была вставлена в трахею. 31
Полная или почти полная обструкция дыхательных путей во время PTJV также может способствовать гемодинамической нестабильности. 24 В контролируемом исследовании с использованием градуированной обструкции дыхательных путей у собак, перенесших PTJV с давлением накачки 45 фунтов на квадратный дюйм через катетер 13 G, внутритрахеальное давление 24 см H 2 O было связано со снижением артериального давления и повышением центрального венозного давления, даже при отсутствии пневмоторакса. При полной обструкции верхних дыхательных путей, моделируемой у собак, внутритрахеальное давление в дыхательных путях резко возрастало, как только была превышена общая емкость легких.Это сопровождалось падением систолического артериального давления и возможным разрывом легочной системы (пневмоторакс, пневмомедиастинум, подкожная эмфизема, фибрилляция сердца), когда было достигнуто внутритрахеальное давление 250 см H 2 O. 25
В одном исследовании на собаках метиленовый синий, введенный в ротовую полость, хуже всасывался в трахею во время PTJV по сравнению с контрольной группой. 26,27 Авторы пришли к выводу, что ретроградный выход газа из гортани снижает аспирацию орального содержимого.Подобный феномен был отмечен у людей во время инсуффляции O 2 через обменный катетер эндотрахеальной трубки (ЭТТ). 28
Механизм баротравмы и других форм травмы дыхательных путей
Стремление проверить внутрипросветное положение чрескожно введенной канюли обязательно во время PTJV. Хотя неудачные попытки канюли являются причиной многих осложнений, связанных с PTJV, полная обструкция верхних дыхательных путей во время инсуффляции O 2 , вероятно, является причиной большинства эпизодов баротравмы.Во время непроизвольной обструкции верхних дыхательных путей (например, из-за ларингоспазма) внутрипросветное давление, обычно оставаясь в безопасном диапазоне от 18 до 25 см H 2 O во время PTJV, резко возрастает. В модели искусственного легкого обструкция верхних дыхательных путей (сопротивление дыхательных путей 200 см H 2 O / л / сек) привела к внутритрахеальному давлению 60 см H 2 O. Внутрипросветное давление между инсуффляциями не превышало минимальных уровней (3 см H 2 O) до тех пор, пока не будет достигнуто максимальное сопротивление дыхательных путей, в это время происходит уравновешивание до максимального давления. 32 В модели взрослой овцы полная обструкция дыхательных путей во время постоянной инсуффляции в трахею O 2 при 15 л / мин приводила к давлению 96 см H 2 O за 12 секунд. При использовании прерывистой струйной вентиляции (СП) (соотношение фаз вдоха и выдоха [I: E], 3: 5), давление 108 см H 2 O было достигнуто за 33 секунды. 25
На чем основана искусственная вентиляция легких?
Автор
Кристофер Д. Джексон, доктор медицины Факультет, отделение внутренней медицины, Медицинский научный центр Университета Теннесси, Медицинский колледж, Мемфис; Штатный врач, Христианская общественная служба здравоохранения; Штатный врач Баптистской мемориальной больницы
Кристофер Д. Джексон, доктор медицины, является членом следующих медицинских обществ: Американского колледжа врачей, Мемфисского медицинского общества, Национальной медицинской ассоциации, Южной медицинской ассоциации
Раскрытие информации: не подлежит разглашению.
Соавтор (ы)
Muthiah P Muthiah, MD, FCCP, D-ABSM Адъюнкт-профессор медицины, отделение легочной и интенсивной терапии, а также медицины сна, заместитель председателя по внутренней медицине (VA), Медицинский колледж Центра науки о здоровье Университета Теннесси; Директор отделения интенсивной терапии (MICU), Медицинский центр по делам ветеранов Мемфиса
Muthiah P Muthiah, MD, FCCP, D-ABSM является членом следующих медицинских обществ: Американской академии медицины сна, Американского колледжа грудных врачей, США. Торакальное общество, Общество интенсивной терапии
Раскрытие информации: нечего раскрывать.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Получил зарплату от Medscape за работу. для: Medscape.
Главный редактор
Заб Мосенифар, доктор медицины, FACP, FCCP Джери и Ричард Браверман, заведующий кафедрой легочной медицины и реанимации, профессор и исполнительный вице-председатель медицинского факультета, медицинский директор Института легких женской гильдии, Медицинский центр Сидарс Синай, Калифорнийский университет Лос-Анджелес, Медицинская школа Дэвида Геффена
Заб Мосенифар, доктор медицины, FACP, FCCP является членом следующих медицинских обществ: Американский колледж грудных врачей, Американский колледж врачей, Американская федерация медицинских исследований, Американское торакальное общество
Раскрытие информации : Ничего не раскрывать.
Дополнительные участники
Ryland P Byrd, Jr, MD Профессор медицины, Отделение легочных заболеваний и реанимации, Медицинский колледж Джеймса H Quillen, Государственный университет Восточного Теннесси
Ryland P Byrd, Jr, MD является членом следующих медицинских организаций. общества: Американский колледж грудных врачей, Американское торакальное общество
Раскрытие информации: нечего раскрывать.
Томас М. Рой, доктор медицины Начальник отделения легочных заболеваний и реанимации, Медицинский центр по делам ветеранов приюта в Квиллен-Маунтин; Профессор медицины отделения легочных заболеваний и реанимации, директор программы стипендий, Медицинский колледж Джеймса Квиллена, Государственный университет Восточного Теннесси
Томас М. Рой, доктор медицины, является членом следующих медицинских обществ: Американский колледж грудных врачей Американский колледж врачей, Американская медицинская ассоциация, Американское торакальное общество, Южная медицинская ассоциация, Медицинское общество дикой природы
Раскрытие информации: раскрывать нечего.
Благодарности
Грегг Т. Андерс, DO Медицинский директор, Региональное медицинское управление Грейт-Плейнс, Медицинский центр армии Брук; Клинический адъюнкт-профессор кафедры внутренней медицины, отделение легочных заболеваний, Научный центр здравоохранения Техасского университета в Сан-Антонио
Раскрытие: Ничего не нужно раскрывать.
Олег Васил Гнатюк, MD Программный директор Консорциума национального капитала, легочная и реанимационная помощь, Армейский медицинский центр Уолтера Рида; Доцент кафедры медицины Университета медицинских наук
Олег Васил Гнатюк, доктор медицинских наук, является членом следующих медицинских обществ: Американского колледжа грудных врачей, Американского колледжа врачей и Американского торакального общества
Раскрытие: Ничего не нужно раскрывать.
Семан Жорж Коссейфи, доктор медицины Научный сотрудник по легочной / реанимации, Государственный университет Восточного Теннесси
Раскрытие: Ничего не нужно раскрывать.
Как работает вентилятор?
© Vadym Stock / Shutterstock.com
Механические вентиляторы сыграли важную, хотя и спорную роль в лечении пациентов с тяжелым коронавирусным заболеванием 2019 (COVID-19), помогая тяжелобольным людям дышать в ближайшем будущем, но с потенциально вредные компромиссы для функции легких в долгосрочной перспективе.Для пациентов с COVID-19 возможность долгосрочного вреда только начинает проявляться, что вызывает вопросы о том, как работают аппараты ИВЛ и почему они представляют опасность для пациентов.
Механические аппараты ИВЛ — это автоматизированные аппараты, которые выполняют работу по дыханию пациентов, которые не могут использовать свои легкие. Вентиляторы обычно используются, когда пациенты испытывают сильную одышку, например, вызванную респираторной инфекцией или такими состояниями, как хроническая обструктивная болезнь легких (ХОБЛ).Их также можно использовать у людей с черепно-мозговой травмой или инсультом, когда нервная система больше не может контролировать дыхание.
Вентиляторы работают, доставляя кислород непосредственно в легкие, и их также можно запрограммировать на откачку углекислого газа для пациентов, которые не могут самостоятельно выдохнуть. Аппарат ИВЛ подает кислород через трубку, которая вводится через нос или рот пациента при процедуре, известной как интубация, или вводится непосредственно в трахею, или дыхательное горло, при хирургической процедуре, известной как трахеостомия.Противоположный конец трубки соединен с аппаратом (вентилятором), который нагнетает смесь воздуха и кислорода через трубку в легкие. Перед тем, как попасть в тело, воздух нагревается и увлажняется. Кроме того, вентилятор играет жизненно важную роль в поддержании положительного давления воздуха, помогая предотвратить разрушение небольших воздушных мешочков (альвеол) в легких.
Вентиляторы настроены на нагнетание воздуха в легкие определенное количество раз в минуту. Частота сердечных сокращений, частота дыхания и артериальное давление пациента постоянно контролируются.Врачи и медсестры используют эту информацию, чтобы оценить состояние здоровья пациента и внести необходимые настройки в аппарат ИВЛ. Когда у пациента появляются признаки выздоровления после инфекции или травмы, врач может решить начать процесс отлучения от аппарата ИВЛ, испытание, в котором пациенту дается возможность дышать самостоятельно, но он все еще подключен к аппарату ИВЛ в случае необходимо. После того, как пациента отлучили от аппарата ИВЛ, дыхательную трубку удаляют.
Вентиляторы не являются лекарством от инфекций, и их использование представляет серьезный риск для пациентов.Находясь на аппарате ИВЛ, пациенты не могут кашлять и выводить из дыхательных путей потенциально инфекционные агенты. В результате у некоторых пациентов развивается вентилирующая пневмония, при которой бактерии проникают в легкие. Также могут возникать инфекции носовых пазух. Другие проблемы включают кислородное отравление и избыточное давление воздуха, которые могут нанести значительный ущерб легочной ткани. Кроме того, чем дольше человек находится на аппарате ИВЛ, тем выше степень атрофии дыхательных мышц. Это может затруднить самостоятельное дыхание пациентами.Такие занятия, как подъем по лестнице или даже ходьба на короткие расстояния, могут стать невозможными, что приведет к длительной инвалидности и снижению качества жизни.
Новое устройство может быть более безопасной альтернативой легочным вентиляторам
Новая технология, которая воссоздает важные характеристики структур в легких, в конечном итоге может стать более безопасной альтернативой определенным типам дыхательных и сердечных аппаратов, используемых для лечения людей, у которых легкие вышли из строя из-за болезни или травмы.
Темно-красная кровь течет в устройство, где она обменивает углекислый газ на кислород, а с другой стороны выходит намного ярче.
Используя производственные технологии, изначально разработанные для изготовления компьютерных микросхем, биомедицинские инженеры в последние годы добились значительного прогресса в имитации механизмов определенных систем органов, здоровое функционирование которых зависит от очень точных химических и физических условий. Например, кровь чрезвычайно чувствительна к окружающей среде, отличной от той, с которой она встречается в здоровых живых системах. Теперь инженеры лаборатории Дрейпера говорят, что они разработали новую терапию для легких, состоящую из крошечных каналов, отформованных из биосовместимого полимера, способного выдерживать высокие скорости кровотока.Если все пойдет по плану, терапия будет намного безопаснее, чем те, которые используются сегодня.
Люди в критическом состоянии часто испытывают острый респираторный дистресс-синдром (ОРДС), при котором жидкость накапливается в легких и препятствует нормальному обмену кислорода и углекислого газа. По словам Джеффа Боренштейна, руководителя проекта микрофлюидных легких в Draper, механическая вентиляция легких, наиболее часто применяемая терапия для таких пациентов, сродни тому, чтобы попросить кого-нибудь «потренировать сломанную руку».По его словам, инвазивная терапия включает в себя нагнетание кислорода в легких с высокой концентрацией под высоким давлением и не позволяет заживать больным или поврежденным тканям. Хуже того, это обычно приводит к серьезным осложнениям, включая отравление легочной ткани и пневмонию.
Альтернативой механической вентиляции является экстракорпоральная мембранная оксигенация (ЭКМО), при которой кровь пациента забирается и пропускается через устройство, удаляющее углекислый газ и добавляющее к нему кислород, прежде чем кровь вернется в тело пациента.Традиционно ЭКМО использовалась в основном как спасательная мера, если механическая вентиляция легких не работает или невозможна, и чаще используется у детей. Современные аппараты ЭКМО, в которых кровь течет по пучку пористых волокон, через которые перекачивается кислород, сложны и требуют специальных знаний для работы. Кровь имеет тенденцию к свертыванию в устройстве, что очень не похоже на среду в легких, поэтому пациенты должны принимать большие дозы лекарств, препятствующих свертыванию. Это может привести к другим опасным осложнениям, таким как кровотечение в головном мозге или желудочно-кишечном тракте.
Новое микрофлюидное устройство, более простое по конструкции и обеспечивающее току крови среду, более похожую на ту, с которой оно встречается в легких, могло бы по существу заменить «кишки» обычных аппаратов ЭКМО, — говорит Дэвид О’Дауд, менеджер программы для биомедицинские системы в Draper. По его словам, если все пойдет по плану, он будет готов к испытаниям на животных через два года и к испытаниям на людях.
Уложив слои биосовместимого пластика друг на друга с микроканалами, нанесенными на их поверхность, команда Боренштейна построила «трехмерную разветвленную структуру», в которой более крупные каналы постепенно разветвляются на более мелкие, подобно тому, как более крупные кровеносные сосуды разветвляются на капилляры.
Другие исследовательские группы также занимаются технологиями газообмена на основе микрожидкостей, но Боренштейн говорит, что устройство его команды уникально в той степени, в которой оно имитирует реальную биологическую систему — что стало возможным благодаря запатентованным методам, которые группа использовала для достижения 3- D разветвление. По словам Боренштейна, при прохождении через устройство кровь гораздо реже, чем в аппарате ЭКМО, «думает, что она должна свертываться». Он также сближает кислород и кровь, что обеспечивает более эффективный газообмен по сравнению с обычным ЭКМО.
По словам Боренштейна, эта уникальная конструкция позволила команде достичь скорости кровотока как минимум в 10 раз быстрее, чем конкурирующие микрофлюидные технологии. Недавно группа продемонстрировала скорость потока 100 миллилитров в минуту с использованием бычьей крови. Теперь цель состоит в том, чтобы увеличить его, чтобы он мог обрабатывать литры крови в минуту, не жертвуя свойствами, снижающими риск свертывания крови.
Поскольку подобное устройство было бы проще, эффективнее и не требовало бы от пациентов приема большого количества разжижителей крови, оно могло бы быть намного безопаснее, чем современные аппараты ЭКМО для длительного использования, — говорит Филлип Кэмп, кардиоторакальный хирург из Бригама. и Женская больница в Бостоне, которая исследует системы механической поддержки для пациентов с сердечной или легочной недостаточностью.Это может быть особенно полезно, чтобы помочь людям пережить обострения обычных хронических заболеваний легких, таких как хроническая обструктивная болезнь легких (ХОБЛ). По его словам, если технология сможет быть успешно расширена и коммерциализирована, у нее есть потенциал «революционизировать то, как мы заботимся о людях с острой дыхательной недостаточностью».
Что такое вентилятор и как он помогает пациентам с COVID-19?
COVID-19 растягивает ресурсы здравоохранения по-разному, но есть один ключевой элемент оборудования, которому уделяется много внимания: аппараты ИВЛ.
Итак, что такое вентилятор и почему он важен?
Что делает вентилятор?
Аппарат помогает выполнять две важные функции: получать больше кислорода в легкие и выводить углекислый газ.
«Аппарат ИВЛ — это довольно модное технологическое оборудование, предназначенное для дыхания тех, кто не может эффективно дышать самостоятельно», — сказал Дэвид Хилл, пульмонолог, член правления Американской ассоциации легких.
Легкие переплетаются с кровеносными сосудами, благодаря которым кислород попадает в кровоток и переносится углекислым газом.COVID-19 затрудняет этот обмен в самых тяжелых случаях, потому что легкие пациента воспалены и заполнены жидкостью. (Это также происходит с такими инфекциями, как пневмония).
Вентилятор существенно помогает легким пациента выполнить эту задачу. Современные аппараты ИВЛ состоят из помпы и трубки, которую медицинские работники вставляют в дыхательное горло для управления потоком воздуха.
Важно понимать, что аппараты ИВЛ не излечивают COVID-19, но они помогают поддерживать функцию легких, пока организм пациента борется с инфекцией.
Как были разработаны вентиляторы
Роберт Гук, ученый-эрудит 17-го века, придумавший термин «клетка», был первым, кто экспериментировал с механической вентиляцией — и в ужасной по сегодняшним меркам манере. Проделав дыры в легких живой собаки, он с помощью мехов продул дыхательные пути бедной собаки. Тест показал, что механическая вентиляция легких помогает справиться с работой поврежденных легких.
В 1920-х годах два ученых из Гарвардского университета, Филип Дринкер и Луи Агассис Шоу, создали новую форму вентиляции для лечения полиомиелита, болезни, которая в самых тяжелых случаях парализует мышцы легких.Этот аппарат ИВЛ был предшественником «железного легкого», который заключал пациента в трубку с высунутой головой. Когда давление внутри железного легкого снижается, легкие пациента расширяются, и воздух втягивается через их дыхательные пути. Затем давление внутри трубки увеличится, выталкивая воздух обратно из легких.
Перенесемся в 1950-е годы во время эпидемии полиомиелита в Копенгагене, Дания. Среди других идей врачи обратились к использованию более дешевых аппаратов искусственной вентиляции легких, которые активно нагнетают воздух непосредственно в легкие и из них.Когда одна датская больница представила эти аппараты ИВЛ, уровень смертности от полиомиелита снизился «почти в мгновение ока» с более чем 80 процентов до примерно 40 процентов. Когда вы можете их использовать, аппараты ИВЛ спасают жизни.
Пациент с полиомиелитом в железном легком, 1960 г. Фото с CDC
Сколько аппаратов ИВЛ доступно сейчас?
Согласно анализу, проведенному Центром безопасности здоровья Университета Джонса Хопкинса за 2018 год, в США имеется около 160 000 аппаратов ИВЛ.С., «может не хватить» аппаратов ИВЛ, сказал CNN 15 марта доктор Энтони Фаучи, директор Национального института аллергии и инфекционных заболеваний.
«Если у вас недостаточно аппаратов ИВЛ, это [очевидно] означает, что люди, которые в них нуждаются, не смогут их получить», — сказал Фаучи. Он подчеркнул, что очень важно предотвратить распространение вируса, прежде чем он сможет поразить американскую инфраструктуру здравоохранения.
В отчетах
говорится, что Американская ассоциация больниц считает, что почти 1 миллиону пациентов с COVID-19 в стране потребуется вентилятор.Не каждому пациенту потребуется искусственная вентиляция легких одновременно, но цифры по-прежнему вызывают беспокойство. Доктор Дэниел Хорн, врач Массачусетской больницы общего профиля в Бостоне, предупредил 22 марта в редакционной статье The New York Times, что «этих аппаратов просто не хватит, особенно в крупных городах».
Как мы можем увеличить предложение?
Каждая страна хочет предотвратить ужасный выбор, который приходится делать итальянским врачам, выбирая, кому нужна искусственная вентиляция легких. Врачи, находящиеся на передовой, говорят, что «первым пришел — первым обслужен» — это уже не вопрос, и что они сосредоточены на спасении более молодых пациентов, у которых больше шансов на выживание.
Традиционные производители аппаратов ИВЛ, такие как Philips и Medtronic, наращивают производство, но все готово. Некоторые итальянские добровольцы используют 3D-принтер для производства определенных компонентов аппарата ИВЛ. В одном случае, когда обычный поставщик высококачественной арматуры для итальянской больницы сказал, что не может выполнить заказ, добровольцы активизировались и произвели десятки — и в 10 000 раз дешевле. Сообщается, что эти клапаны помогли по меньшей мере 10 пациентам на ИВЛ.
ПРОЧИТАЙТЕ БОЛЬШЕ: Фабрики разворачиваются для борьбы с коронавирусом, но проблем предостаточно
Илон Маск, генеральный директор Tesla и Space X, написал в пятницу в Твиттере, что его компании «работают над вентиляторами» после того, как мэр Нью-Йорка Билл де Блазио умолял его начать работу.Другие производственные гиганты, такие как GM, также вносят свой вклад.
Немецкий врач управляет аппаратом искусственной вентиляции легких в отделении интенсивной терапии. Фото Марьян Мурата / dpa через Getty Images
В своей статье Хорн призвал правительство США разработать стратегию, которая не только заставит производителей производить аппараты ИВЛ, но и выяснит, в какие больницы они должны поступать и как обучить больше медицинских работников их использованию.
Вентиляторы
жизненно важны для лечения пациентов с диагнозом COVID-19, но они также являются «частью этой головоломки», — сказал Хилл.«Изготовить защитное снаряжение и снаряжение для тестирования на COVID, вероятно, проще. И если мы сможем эффективно изолировать пациентов и помочь остановить распространение, это может быть так же важно, как и изготовление дополнительных аппаратов ИВЛ ».
Изабелла Исаакс-Томас предоставила репортаж.
БОЛЬШЕ ОХВАТА КОРОНАВИРУСА:
Примечание редактора. Фотография, изначально опубликованная вместе с этой статьей, показывает устройство, которое не является вентилятором. Это изображение было заменено на изображение с вентилятором.
Брифинг для журналистов о разработке революционной системы искусственной вентиляции легких PMLV
Брифинг с журналистами о разработке новаторской системы искусственной вентиляции легких PMLV
Информация о разработке искусственной вентиляции легких PMLV, которая расширяет пределы вентиляции легких у тяжелобольных пациентов, была представлена на брифинге, который проходил впереди медицинского факультета UPJŠ в четверг, 2 апреля 2020 г.Искусственная вентиляция легких PMLV была разработана группой врачей и ученых для исследования передовых методов искусственной вентиляции легких медицинского факультета UPJŠ в сотрудничестве с разработчиками из Chirana-Medical, акционерного общества Stará Turá. Преимущество метода заключается в более эффективной оксигенации легких, серьезно поврежденных вирусными инфекциями, уникальным способом многоуровневой вентиляции с переменным давлением, объемом, потоком и временем, который также защищает легкие от повреждения искусственной вентиляцией легких.
Автор метода многоуровневой программной вентиляции легких PMLV, который может помочь спасти жизни пациентов с тяжелой пневмонией, вызванной новым коронавирусом SARS-CoV-2, является сотрудником медицинского факультета UPJŠ и Восточно-Словацкий институт сердечно-сосудистых заболеваний, акционерное общество доц. Павол Торок, доктор медицинских наук, доктор медицинских наук. До недавнего времени аппараты ИВЛ Chirana Aura экспортировались в основном в зарубежные больницы, но компания начнет поставлять эти специальные аппараты ИВЛ на словацкий рынок в качестве приоритетных в связи с угрозой нового коронавируса.Новейшую модель легочного аппарата ИВЛ Chirana Aura компания производит около трех лет. Доц. проф. Павол Торок, доктор медицины, доктор медицинских наук, пришел с идеей о его разработке около пятнадцати лет назад, потому что он искал способы снизить высокий уровень смертности пациентов, страдающих острым респираторным дистресс-синдромом (ARDS).
«ОРДС — это острая форма поражения легких, при которой смертность пациентов иногда превышает 50 процентов. Проблема заключается в вентиляции пациентов, легкие которых вентилируются неоднородно.Обычные вентиляторы легких часто не справляются с этой задачей должным образом, поэтому я начал думать о том, как улучшить вентиляцию этих пациентов. Я разработал прототип легочного вентилятора, работающего на трехуровневом газообмене (переменный поток, давление, объем и время) в сотрудничестве с Chirana Medical, который мы впервые протестировали на физической модели легких — и он сработал! Позже мы начали работать с комбинацией трех- и четырехуровневых устройств, которые смогли многократно снизить смертность пациентов, страдающих ОРДС.Эффективность устройства была также проверена при лечении гриппа свиней в 2008-2009 гг., Где использование этого устройства значительно снизило смертность пациентов, а также пациентов, страдающих от SARS. Аппарат работал более эффективно, чем обычный вентилятор, и позволял значительно улучшить газообмен у пациентов с негомогенным газообменом в легких », — поясняет автор уникального метода вентиляции легких PMLV Assoc. проф. Павол Торок, М.D., CSc.
По данным доц. Йозеф Фирмент, доктор медицинских наук, — Заведующий 1-м отделением анестезиологии и интенсивной медицины медицинского факультета UPJŠ и университетской больницы Луи Пастера в Кошице, главный эксперт Министерства здравоохранения Словацкой Республики по анестезиологии и интенсивной медицине, предполагается тяжелый курс связанные с пневмонией и дыхательной недостаточностью, требующие подключения к искусственной вентиляции легких, примерно у одной пятой пациентов, инфицированных COVID-19.Новый тип вентиляции легких при ПМЛВ может стать неоценимым инструментом в борьбе с этим заболеванием.
«В настоящее время мы ведем войну с невидимым врагом, с вирусом небольшого размера, который серьезно вредит здоровью людей и выбирает в качестве жертв жизни пожилых и хронических больных, которые в основном умирают от вирусной пневмонии. Это хорошая новость, что у нас есть эффективные помощники в борьбе с новым заболеванием, и я горжусь тем, что автором концепции программируемой многоуровневой вентиляции PMLV является сотрудник нашего медицинского факультета », — подчеркивает декан факультета Медицинский факультет UPJŠ prof.Даниэль Пелла, доктор медицины, доктор философии.
Президент Словацкого общества инфектологов и сотрудник отделения инфектологии и медицины путешествий FM UPJŠ и UNLP prof. Павол Ярчушка, доктор медицинских наук, доктор философии, отметил, что медицинские работники, которые вдыхают аэрозоль с коронавирусом, выдыхаемый пациентами, подвергаются риску во время лечения пациентов с тяжелыми состояниями в больницах. Запрограммированная многоуровневая система вентиляции легких, PMLV, улучшающая вентиляцию пациентов, снижает количество выделяемого аэрозоля и обеспечивает большую защиту медицинских работников.
Дальнейшие исследования могут улучшить функции устройства. «Мы подготовили проект долгосрочных стратегических исследований и разработок для DSV VYMUVEP, следующим преимуществом которого должна стать разработка тренера для практического обучения вентиляции легких для реаниматологов, что было бы очень полезно прямо сейчас, когда нам нужно тренироваться многие врачи будут обращаться с новыми вентиляторами легких », — говорит заведующий кафедрой медицинской физиологии медицинского факультета UPJŠ и руководитель проекта DSV VYMUVEP в FM UPJŠ prof.Вильям Донич, доктор медицинских наук, доктор медицинских наук.
Последнее обновление: 05.04.2020
Коронавирус: как работают аппараты ИВЛ? | Наука | Углубленный отчет о науке и технологиях | DW
У 20% инфицированных в ходе текущей пандемии вирусы SARS CoV-2 оседают глубоко в легких, поскольку COVID-19 в основном поражает нижние дыхательные пути. Тогда болезнь быстро переходит в критическую, и в самых тяжелых случаях необходимо немедленно подключать аппарат искусственной вентиляции легких в отделении интенсивной терапии.
Поскольку коек для интенсивной терапии с вентиляторами слишком мало даже в высокотехнологичных странах, таких как Италия и Испания, врачам все чаще приходится решать, кто получает жизненно важное лечение, а кто нет.
Кого и зачем нужно вентилировать?
Искусственное дыхание может спасти жизни, потому что при остановке дыхания органы перестают снабжаться кислородом. В то же время углекислый газ, образующийся при дыхании, больше не выдыхается через легкие.
Через короткое время после остановки дыхания сердце также перестает биться и кровообращение прекращается, так что пациент умирает в течение нескольких минут.
Подробнее: Коронавирус и этика: «Действуй так, чтобы большинство людей выжило»
Как работают аппараты ИВЛ?
Проще говоря, вентилятор проталкивает насыщенный кислородом воздух в легкие под положительным давлением и вытесняет жидкость из легочных альвеол, крошечных воздушных мешочков в форме баллонов, в которых происходит обмен молекул кислорода и углекислого газа в кровоток и из него. место.
Звучит просто, но на самом деле это очень сложный вариант лечения. Это потому, что современные аппараты ИВЛ могут адаптировать форму вентиляции к индивидуальным потребностям пациента.
Для вентиляции с контролируемым давлением (вентиляция PCV) вентилятор создает определенное давление в дыхательных путях и альвеолах, чтобы можно было абсорбировать как можно больше кислорода. Как только давление станет достаточно высоким, начинается выдох. Таким образом, респиратор берет на себя весь процесс дыхания пациента.
Что замечают пациенты во время искусственного дыхания?
При неинвазивной искусственной вентиляции воздух проходит над ртом и носом с помощью плотно прилегающей вентиляционной маски. При инвазивной вентиляции (интубации) трубка продвигается через рот или нос в трахею (дыхательное горло). В случае трахеотомии врач имеет прямой доступ к трахее через небольшое отверстие в горле.
Люди, подключенные к аппарату ИВЛ, не могут ни говорить, ни есть, и их кормят искусственно через зонд.Поскольку инвазивная вентиляция, в частности, очень неприятна, пациентов обычно помещают в искусственную кому с анестетиками на время лечения.
Подробнее: Volkswagen исследует возможности использования 3D-принтеров для производства вентиляторов
Спрос на вентиляторы во всем мире растет: Dräger производит аппараты под высоким давлением.
Почему мало вентиляторов?
Во время кризиса, связанного с коронавирусом, спрос на аппараты ИВЛ резко возрос, поскольку системы здравоохранения во многих странах не приспособлены к потребности в таком большом количестве респираторов одновременно.
Однако такие высокопроизводительные аппараты ИВЛ для интенсивной терапии, которые стоят до 50 000 евро (55 842 долл. США) за штуку, не могут быть приобретены в короткие сроки. Есть всего несколько производителей аппаратов ИВЛ и так называемых аппаратов ЭКМО, которые могут обогащать кровь кислородом, то есть работать как искусственное легкое.
Хотя эти компании максимально увеличили свои производственные мощности, все еще существуют узкие места в поставках, в том числе в отношении расходных материалов, таких как дыхательные трубки и канюли.
Серьезные перебои в оказании помощи тяжелобольным пациентам с COVID-19 также могут возникать, если, например, болезнь или карантин приводят к нехватке высококвалифицированного персонала, который мог бы надежно использовать эти иногда очень сложные устройства в отделениях интенсивной терапии.
Какая ситуация в Германии?
В Германии 1160 больниц имеют койки интенсивной терапии (ИТС). В целом, на 100 000 жителей приходится 33,7 койки ИТС. По сравнению с другими странами это намного выше среднего.В 2010 году в Италии, например, было 12,5 коек на 100 000 жителей, что составляет менее половины возможностей интенсивной терапии в Германии. В Нидерландах этот показатель в 2018 году составлял менее четверти вместимости Германии: 7,1 койки на 100000 жителей. Похожая ситуация и в скандинавских странах. Однако все страны в последнее время работали над увеличением количества койко-мест ITS.
Поскольку многие немецкие больницы в настоящее время проводят только абсолютно необходимые операции, во многих местах доступны дополнительные аппараты ИВЛ из операционных для лечения пациентов с COVID-19.
Подробнее: Коронавирус: почему разные показатели смертности?
Руки прочь! К чему мы можем прикоснуться во время вспышки коронавируса?
Загрязненные дверные ручки
Текущие исследования показывают, что вирусы семейства коронавирусов могут выжить на некоторых поверхностях, например дверных ручках, в среднем от четырех до пяти дней. Как и все воздушно-капельные инфекции, SARS-CoV-2 может передаваться через руки и поверхности, к которым часто прикасаются. Хотя ранее он не наблюдался у людей и поэтому не изучался подробно, эксперты полагают, что он распространяется так же, как и другие известные коронавирусы.
Руки прочь! К чему мы можем прикоснуться во время вспышки коронавируса?
Не очень вкусно
С определенной осторожностью следует обедать в рабочем кафетерии или в кафе, то есть если они еще не закрыты. Технически коронавирусы могут заразить столовые приборы или посуду, если их кашляет инфицированный человек. Но Немецкий федеральный институт оценки рисков (BfR) заявляет, что «на сегодняшний день не известно об инфекциях SARS-CoV-2 через этот путь передачи.«
Руки прочь! К чему мы можем прикоснуться во время вспышки коронавируса?
Плюшевые мишки, несущие вирус?
Стоит ли родителям опасаться возможного заражения от импортных игрушек? нет случаев заражения через импортные игрушки или другие товары. Первоначальные лабораторные тесты показывают, что патогены могут оставаться заразными до 24 часов на картоне и до трех дней на пластике и нержавеющей стали, особенно в условиях высокой влажности и холода.
Руки прочь! К чему мы можем прикоснуться во время вспышки коронавируса?
Пакеты, письма и отправленные товары
Недавнее исследование лабораторий Rocky Mountain Laboratories в США показало, что новый коронавирус может выжить до 72 часов на нержавеющей стали и до 24 часов на картонных поверхностях — в идеальных лабораторных условиях. Но поскольку выживание вируса зависит от многих факторов, таких как температура и влажность, BfR заявляет, что заразиться при обращении с почтой «весьма маловероятно».«
Руки прочь! К чему мы можем прикоснуться во время вспышки коронавируса?
Может ли моя собака заразить меня, или я могу заразить свою собаку?
Эксперты считают риск заражения домашних животных коронавирусом очень низким. Но они пока не могут это исключить. Сами животные не проявляют никаких симптомов, поэтому они не заболевают. Однако, если они инфицированы, не исключено, что они могут передавать коронавирусы через воздух или через экскременты (свои фекалии).
Руки прочь! К чему мы можем прикоснуться во время вспышки коронавируса?
Фрукты и овощи: внезапно опасно?
«Маловероятно.«Согласно BfR, передача SARS-CoV-2 через зараженную пищу маловероятна, и пока нет подтвержденных случаев заражения таким путем. Поскольку вирусы чувствительны к теплу, нагревание пищи во время приготовления может еще больше снизить риск заражения. Конечно, вы должны тщательно мыть руки перед приготовлением и едой — и это касается в любое время, независимо от короны!
Руки прочь! К чему мы можем прикоснуться во время вспышки коронавируса?
Загрязненные замороженные продукты
Хотя известные на сегодняшний день коронавирусы SARS и MERS не любят жару, они совершенно невосприимчивы к холоду.

