Дискинезия желчевыводящих путей. Лечение в санатории
06.03.2013
Национальный университет физического воспитания и спорта Украины Постановка проблемы. Анализ последних достижений и публикаций. Дискинезия желчевыводящих путей (ДЖВП) предустваляет собой функциональное нарушение моторики желчевыводящий системы, вследствие несвоевременного, недостаточного или чрезмерного их сокращения. Эта патология составляет около 75% всех патологических
состояний билиарной системы [2,4].
В зависимости от происхождения выделяют 2 вида ДЖВП – первичную и вторичную. Развитию первичной дискинезии способствует расстройство нейрогуморальней регуляции деятельности билиарной системы.
Немаловажную роль в развитии первичной ДЖВП играет нарушение двигательного режима (гипер и гипокинезия), а также несоблюдение режима питания: длительные интервалы между приемами пищи, переедание и голодание, злоупотребление жирной и острой пищей, алкоголем. Факторами риска являются также перенесенные инфекционные заболевания: гепатит, холецистит, холангит и др. Развитие вторичной ДЖВП происходит по типу висцеро-высцеральних рефлексов при патологических состояниях других органов системы пищеварения: хронический дуоденит, хронический энтероколит, глистные инвазии [5,6,8].
Факторами риска являются также перенесенные инфекционные заболевания: гепатит, холецистит, холангит и др. Развитие вторичной ДЖВП происходит по типу висцеро-высцеральних рефлексов при патологических состояниях других органов системы пищеварения: хронический дуоденит, хронический энтероколит, глистные инвазии [5,6,8].
Соврeменная наука значительно подвинулась вперед в уточнении ряда механизмов развития дискинезии желчных путей, ее диагностики и реабилитации. В современном понимании под ДЖВП понимают доброкачественное заболевание, заключающееся в дисфункции (нарушение функции) свинктера Одди. Нарушение состоит в том,что этот свинктер перестает достаточно раскриватся, и в этом месте возникает препятствие для оттока желчи [3,4,9]. Как известно, сфинктер Одди — это мышца – клапан, закрывающая выход желчного протока и протока поджелудочной железы в кишечник. Функция этого сфинктера состоит в том чтобы открыться, когда необходимо поступление желчи из желчного пузыря и панкреатического сока в кишечник и закрытия, когда такого поступления не требуется [4,5,8]. Таким образом, если сфинктер Одди плохо откривается, то желчь и панкреатический сок не могут свободно изливаться в кишечник. Происходит повышение давления в желчным пузыре и протоке, а также протоке поджелудочной железы. Повышение давления вызывает боли, характерные для дизкинезии желчных путей.
Таким образом, если сфинктер Одди плохо откривается, то желчь и панкреатический сок не могут свободно изливаться в кишечник. Происходит повышение давления в желчным пузыре и протоке, а также протоке поджелудочной железы. Повышение давления вызывает боли, характерные для дизкинезии желчных путей.
В зависимости от характера нарушения двигательной функции желчного пузыря и тонуса сфинктера Одди, выделяют 2 основные группы дискинезии: гипертонически-гиперкинетическую и гипотонически-гипокинетическую. Первый тип дискинезии в большинстве случаев обусловлен неврозами, вегето- сосудистой дистониий, психосоматическим синдромом. Наблюдается чаще всего у женщин молодого возраста. Второй тип ДЖВП преимущественно возникает у лиц старшего возраста, в основном у женщин, страдающих ожирением, гиподинамией, хроническими заболеваниями органов пищеварения [3,4,6,9].
В литературе основное внимание уделено медикаментозному лечению указанных форм дискинезии и недостаточно, с нашей с точки зрения, освещены немедикоментозные методы восстановительного лечения с учетом характера дисфункций билярного тракта.
Цель роботы – разработать методику физической реабилитации больных с разными формами дискинезии желчевыводящих путей на санаторно-курортном этапе восстановительного лечения и оценить ее эффективность.
Организация и методы исследования. Комплексная физическая реабилитация проведена в санатории «Мармуровий палац» г.Моршин 59 женщинам и 12 мужчинам в возрасте от 23 до 59 лет с дискинезией желчевыводящих путей. Из них 45 было с гипотонически-гипокинетической формой и 26 с гипертонически-гиперкинетической формой дискинезии. Это подтверждалось данными клинических исследований,УЗИ и фракционного дуодеальнного зондирования. Для сравнения результатов исследования обследовали 18 практически здоровых людей соответствующего возраста.
Результаты исследования и их обсуждение. Данные клинико-лабораторных и инструментальных исследований выявили особенности проявления и течения разных форм ДЖВП. При гипертонической-гиперкинетической форме ведущим клиническим синдромом была приступообразная, острая боль в области правого подреберья, нередко иррадиирущая в правое плечо и лопатку. Боль, как правило, появлялась после погрешности в диете (острая, жирная, жаренная, холодная пища, газирование напитки), при высоких физических нагрузках и эмоциональном стрессе. При пальпации – болезненность в точке проекции желчного пузыря (симптом Кера). На УЗИ обьем желчного пузыря был уменьшен на 37-49% от нормы за счет ширины(поперечника). При дуоденальном зондировании–ускорение.
Боль, как правило, появлялась после погрешности в диете (острая, жирная, жаренная, холодная пища, газирование напитки), при высоких физических нагрузках и эмоциональном стрессе. При пальпации – болезненность в точке проекции желчного пузыря (симптом Кера). На УЗИ обьем желчного пузыря был уменьшен на 37-49% от нормы за счет ширины(поперечника). При дуоденальном зондировании–ускорение.
Опорожнения желчного пузыря, опорожнение пузырной желчи было на 39% меньше возрастной нормы, повышена скорость выделения желчи порции «В». При дуоденальном исследовании часто отмечалось боль в животе. При гипотонически-гипокинетической форме ДЖВП боли носили тупой, ноющий характер, были неинтенсивные, с чувством тяжести в правом подреберье. На фоне тупой боли отмечались признаки диспепсии: тошнота, рвота, горечь во рту, снижение аппетита. Пальпаторно выявлялась болезненность при поколачивании ребром ладони по правой реберной духе (симптом Ортнера). На УЗИ желчный пузырь увеличен на 42-58% как за счет ширины(поперечника) так и за счет увеличения длины(длинника). При дуоденальном зондировании – замедление опорожнения желчного пузыря.
При дуоденальном зондировании – замедление опорожнения желчного пузыря.
Желчь порции «В» выделялась медленно и равномерно за счет удлинения IV фазы. Скорость выделения желчи порции «В» была на 58% ниже нормы. После введения второго раздражителя часто вновь выделялась пузырная желчь, вследствие неполного опорожнения желчного пузыря в IV фазе. Таким образом, главным симптомом дисфункции желчного пузыря является, постоянный, ноющий или приступообразный, «билярный тип» боли, а единственной обьектывной характеристикой, получаемой при УЗИ, является ускоренное или замедленное опорожнение желчного пузыря, уменьшение или увеличение его размеров.
Выявленые клинические формы дискинезии обусловливают диффиринцырованый подход к выбору физических упражнений и других средств восстановительного лечения при построении комплексной программы физической реабилитации. Так, при гипертонической (спастической) форме дискинезии использовались упражнения на расслабление, медитивная и релаксационная гимнастика, статические дыхательные упражнения с удлиненным выдохом, расслабляющие приемы массажа (растирание и поглаживание живота). Поглаживание проводилось, без болевого надавливания, в течении 1-2 мин, затем переходили к растиранию. Для растирания кожи и подкожной клетчатки передней брюшной стенке выполняли прямолинейные и спиралевидные движения гребнями пальцев, согнутых в кулак или локтевыми краями кисти, от правого подреберья вниз и вверх. После кинезитерапии ложили на область правого подреберья теплую грелку (37-39°С) на 30-45 минут.
Поглаживание проводилось, без болевого надавливания, в течении 1-2 мин, затем переходили к растиранию. Для растирания кожи и подкожной клетчатки передней брюшной стенке выполняли прямолинейные и спиралевидные движения гребнями пальцев, согнутых в кулак или локтевыми краями кисти, от правого подреберья вниз и вверх. После кинезитерапии ложили на область правого подреберья теплую грелку (37-39°С) на 30-45 минут.
При гипонотической (атонической) форме дискинезии отдавали предпочтение таким приемам массажа, как растирание и сотрясение. Для повышения тонуса желчевыводящих путей применяли кругообразное и/или гребнеобразное разминание мышц живота. Сотрясение (вибрацию) выполняли в положении больного стоя или сидя. Для этого пальцы смыкали в замок и сотрясающими движениями рук поднимали и опускали живот. Лечебную гимнастику назначали после массажа.
Методика проведения специальных упражнений кинезитепарии предусматривала: изменение внутрибрюшного давления за счет сменяемого уменьшения и увеличения емкости брюшной полости, при чередовании напряжения и расслабления мышц брюшного пресса и при движении туловища: перемещения органов брюшной полости в различных направлениях. С этой целью использовались разные исходные положения: стоя, лежа на спине, на груди, на правом боку, сидя, на четвереньках, а также смены их в ходе выполнения упражнений. Применялась ходьба с ускорением и высоким поднимаем колен, подниманием прямой ноги вперед, ходьба на пятках, на носках, скрестым шагом. Большое значение придавали изометрическим физическим нагрузкам и упражнениям с предметами. Необходимым условием комплексного санаторно-курортного восстановительного лечения является санаторный режим: четко регламентирующий распорядок сна, движения, питания, приемы лечебных процедур, развлечения и отдыха. В зависимости от формы ДЖВП санаторный режим был щадяще-тренирующим и тренирующим. Щадящий и щадяще — тренирующий режим назначался лицам с гиперкинеческой формой ДЖВП, а также при наличии сопутствующих заболеваний и возникновении бальнеореакции на тот или другой комплекс лечебных процедур. Тренирующий режим назначался больным с гипокинетической формой дискинезии. Большое значение придавали терренкуру – лечебной дозируваной ходьбе по наклонной местности (маршрут №1-4).
С этой целью использовались разные исходные положения: стоя, лежа на спине, на груди, на правом боку, сидя, на четвереньках, а также смены их в ходе выполнения упражнений. Применялась ходьба с ускорением и высоким поднимаем колен, подниманием прямой ноги вперед, ходьба на пятках, на носках, скрестым шагом. Большое значение придавали изометрическим физическим нагрузкам и упражнениям с предметами. Необходимым условием комплексного санаторно-курортного восстановительного лечения является санаторный режим: четко регламентирующий распорядок сна, движения, питания, приемы лечебных процедур, развлечения и отдыха. В зависимости от формы ДЖВП санаторный режим был щадяще-тренирующим и тренирующим. Щадящий и щадяще — тренирующий режим назначался лицам с гиперкинеческой формой ДЖВП, а также при наличии сопутствующих заболеваний и возникновении бальнеореакции на тот или другой комплекс лечебных процедур. Тренирующий режим назначался больным с гипокинетической формой дискинезии. Большое значение придавали терренкуру – лечебной дозируваной ходьбе по наклонной местности (маршрут №1-4). Лечебной дозируваной ходьбой занимались утром, до завтрака, после приема минеральной воды, до назначения ванн, а также днем, после отдыха или перед ужином. Больным ДЖВП по гипертоническому типу назначался маршрут №1,2, в медленном (50-70шагов/мин) и среднем (70-90 шагов/мин) темпе. Для лиц с ДЖВП по гипотоническому типу рекомендовался маршрут №3,4, в среднем и бистром темпе(90-110шагов/мин).
Лечебной дозируваной ходьбой занимались утром, до завтрака, после приема минеральной воды, до назначения ванн, а также днем, после отдыха или перед ужином. Больным ДЖВП по гипертоническому типу назначался маршрут №1,2, в медленном (50-70шагов/мин) и среднем (70-90 шагов/мин) темпе. Для лиц с ДЖВП по гипотоническому типу рекомендовался маршрут №3,4, в среднем и бистром темпе(90-110шагов/мин).
Для усиления лечебного эффекта кинезитерапия использовали бальнеотерапию – наружное и внутреннее применение уникальных по химическому составу и концетрации Моршинские минеральные воды источников №1 и 6. Для наружного применения минеральных вод виде ванн использувалась высокоминерализована рапа поверхностного слоя источника №1 и скважины №20, которая представляет собой хлоридно-натриевый рассол(рапу), с минерализацией 250-300г/л.
Лицам с ДЖВП по гипернотическому типу пременали Моршинские минеральные ванны с общей минерализацией 10г/л, при температуре 35-42°С, продолжительность 15-20минут, курс лечения 8-10 процедур. Для больных с ДЖВП по гипотоническому типу общая минерализация воды составляла 20-25г/л, температура – 20-25°С, продолжительность 10-15 минут, курс 10-12 процедур.
Для больных с ДЖВП по гипотоническому типу общая минерализация воды составляла 20-25г/л, температура – 20-25°С, продолжительность 10-15 минут, курс 10-12 процедур.
Для внутреннего применения больным с гиперточески-гиперкинетической формой дискинезии ЖВП в качестве гидрохолеретиков назначалась слабогазированная или негазированная минеральная вода источника №1 (сульфатно-хлоридно-магниево-натриевая), малой минерализации (2-5г/л), в теплом виде, по 100-150мл, 3-4 раза в день, за 1час до еды, курс лечения 3-4 недели.
Лицам с гипотонически-гипокинетической формой ДЖВП применяли газированную или сильногазированную минеральную воду источника №6, обладающую холекинетическим действием (хлоридно-сульфатно-магниево-натриевая), средней минерализации(5-15г/л), комнатной температуры, по 150-200мл, 2-3 раза в день, за 30-90минут до еды, курс 3-4 недели. В качестве пелоидотерапии использовали торфяную грязь и озокерит. Исследование показало, что грязелечение целесообразно при обоих типах дискинезии. Основываясь на данных литературы, о способности курса пелоидотерапии уменьшать сократительную реакцию желчного пузыря на желчегонный завтрак [1,3], при гипермоторной ДЖВП применяли грязи более высокой температуры (42-44°С), через день, продолжительность 15 мин, на курс 10 процедур.
Основываясь на данных литературы, о способности курса пелоидотерапии уменьшать сократительную реакцию желчного пузыря на желчегонный завтрак [1,3], при гипермоторной ДЖВП применяли грязи более высокой температуры (42-44°С), через день, продолжительность 15 мин, на курс 10 процедур.
Лицам с гипомоторным типом ДЖВП, исходя из способности грязевой процедуры активизировать сокращение желчного пузыря и нарастание эффекта в ходе лечения [1,7], назначали пелоидотерапию более низкой температуры(26-28°С), через день, продолжительностью 15 минут, на курс — 10 процедур, по общепринятой методике. Грязевые процедуры обычно принимались через 1-2 часа после легкого завтрака или обеда, но не натощак При назначении диеты рекомендовалось дробное питание, 5-6 раз в день, строгое соблюдение режима приема пищи, избегание переедания. Больным с любым типом дизкинезий исключались жаренные, острые блюда, жареные сорта мяса и рыбы, маринады. Лицам с гипертонически-гиперкинетическим типом ДЖВП ограничивали употребление продуктов,
обладающих свойствами механических или химических раздражителей: холодная или очень горячая пища, продукты, содержащее грубую клетчатку, мороженное, Моршинская газированная и сильногазированная минеральная вода. Больным с гипотоничеки-гипокинетической ДЖВП назначали диету, обогащенную продуктами, обладающими холекинетическим действием: богатые растительной клетчаткой – капуста, свекла, морковь, огурцы, сливы, яблока, абрикосы, черный хлеб, а также нерафинированные масла (2-3 ложки в салатах). Рекомендовались также сметана, сливки, не острый сир, яйца всмятку, вечером перед сном стакан кефира, отвар шиповника с ксилитом или сорбитом.
Больным с гипотоничеки-гипокинетической ДЖВП назначали диету, обогащенную продуктами, обладающими холекинетическим действием: богатые растительной клетчаткой – капуста, свекла, морковь, огурцы, сливы, яблока, абрикосы, черный хлеб, а также нерафинированные масла (2-3 ложки в салатах). Рекомендовались также сметана, сливки, не острый сир, яйца всмятку, вечером перед сном стакан кефира, отвар шиповника с ксилитом или сорбитом.
Лабораторно-инструментальное исследование показало, что дифференцированое, разнонаправленное комплексное применение разных способов физической реабилитации у больных с гиперкинетической ДЖВП сопровождалось, по данным фракционного дуоденального зондирования, повышением концентрации желчных кислот, холестерина и билирубина (ЖХБ) в порции «В» на 47,3±10,8%, Р<0.05. При гипокинетической ДЖВП, концентрация ЖХБ, наоборот, снизилась на 57.6±12,6%, Р<0.05, по сравнению с исходными величинами. Показатели двигательной функции желчного пузыря (ПДФ), по данным УЗИ, у больных с гиперкинетической ДЖВП свидетельствовали о замедлении его опорожнения за счет расслабления поперечника, на 59. 3±12,7%, Р<0.05, по сравнению с исходными величинами. А при гипокинетической ДЖВП произошло увеличения ПДФ желчного пузыря на 48,5±11,7%, Р<0.05, в основном, за счет усиления сокращения его поперечника.
3±12,7%, Р<0.05, по сравнению с исходными величинами. А при гипокинетической ДЖВП произошло увеличения ПДФ желчного пузыря на 48,5±11,7%, Р<0.05, в основном, за счет усиления сокращения его поперечника.
Таким образом, результаты исследования показали, что основным принципом физической реабилитации больных с функциональными нарушениями билиарного тракта (дискенезией) является нормализация моторно-эвакуаторной функции желчевыводящих путей и устранение спазма сфинктера Одди. Это достигается дифференцированным, с учетом формы дискенезии, разнонаправленным, взаимодополняющим комплексным применением средств и методов физической терапии.
Выводы:
1. Дискенезия желчевыводящих путей представляет собой функциональное нарушение моторики желчного пузыря и сфинктерного аппарата желчевыводящей системы, вследствие несогласованного, несвоевременного, недостаточного или чрезмерного их сокращения, что подтверждалось, данными УЗИ и фракционного дуоденального зондирования.
2. В основу реабилитации больных с дискинезией желчевыводящих путей должен быть положен принцип разнонаправленного, взаимодополняющего действия средств и методов физической реабилитации:
кинези-, больнео-, пелоидопсихо- и диетотерапии. 3. Необходимым условием комплексного санаторно-курортного восстановительного лечения является строго регламентированный распорядок сна, питания, приема лечебных процедур, развлечений и отдыха.
4. По данным лобораторно-инструментальных исследований, дифференцированные, взаимодополняющие комплексные реабилитационные мероприятия при функциональных нарушениях билиарного тракта
(дискенезии) способствуют нормализации моторно-эвакуаторной функции желчевыводящих путей и устранению спазма сфинктерного аппарата.
Перспективой дальнейших исследований является углубленное изучение влияния Моршинских природных факторов в реабилитации лиц с хроническими заболеваниями гепатобилиарной системы.
Авторы: Иван Пархотик, Ярослав Сельтов
Загрузка. ..
..
Возможности урсотерапии в клинической практике uMEDp
3 марта 2009 г. в рамках IX съезда Научного общества гастроэнтерологов России состоялся научный симпозиум «Возможности урсотерапии в клинической практике», посвященный 20-летнему юбилею компании PRO.MED.CS Praha a.s. В работе симпозиума приняли участие более 300 врачей из многих регионов России.
П.Л. Щербаков, д.м.н., профессор ЦНИИГ, Москва
Рисунок 1. Возрастно-половой состав детей с ДЖП
А.А. Ильченко, д.м.н., профессор ЦНИИГ, Москва
Таблица 1. Эффективность УДХК (УРСОСАН) при ЖКБ (n=179)
М.Ф. Осипенко, д.м.н., профессор Новосибирский государственный медицинский университет
Э. П. Яковенко, д.м.н., профессор РГМУ, Москва
П. Яковенко, д.м.н., профессор РГМУ, Москва
Клиническая трактовка лабораторных показателей при хронических заболеваниях печени
Опыт применения Урсосана в педиатрической практике
Одно из основных заболеваний, от которых страдают дети, это дискинезия желчевыводящих путей. Эта патология заключается в функциональных нарушениях моторики желчного пузыря и сфинктерного аппарата желчевыводящей системы вследствие несогласованного, несвоевременного, недостаточного или чрезмерного их сокращения. В детском возрасте 70% всех патологических состояний билиарной системы приходится на дискинезию желчных путей.
Нарушение оттока желчи у детей происходит по разным причинам. В первую очередь, особенно если беременность матери разрешалась какой-то аномалией, это несовершенство регуляторных и иннервационных механизмов нервной системы у родившихся недоношенными. Кроме того, это наследственно обусловленная высокая возбудимость и лабильность нервной системы, вегетоневроз.
Кроме того, это наследственно обусловленная высокая возбудимость и лабильность нервной системы, вегетоневроз.
И, конечно же, нельзя забывать о врожденных гормональных нарушениях, которые также сказываются на состоянии системы желчных путей.
У детей различают первичную и вторичную дискинезию желчных путей. При первичной дискинезии происходит нарушение нейрогуморальной регуляции деятельности билиарной системы. Развивается она у детей уже более старшего возраста в 4-8 лет при нарушении режима питания. К сожалению, та система питания, которая была в советские времена в школах, разрушена. И только в последние годы совместными усилиями Министерства образования и Министерства здравоохранения и социального развития опять в школах в обязательном порядке вводится горячее питание. Кроме того, перенесенные острые инфекции (вирусный гепатит, дизентерия, сальмонеллез) и аллергические заболевания (аллергический ринит, обструктивный бронхит, атопический дерматит) также вносят свой вклад в патологию желчных путей.
Вторичная дискинезия желчных путей – это преимущественно висцеро-висцелярные рефлексы патологических состояний различных органов пищеварения при хронических воспалительных процессах, протекающих в двенадцатиперстной кишке, желчных путях. Кроме того, глистные инвазии, лямблиоз являются теми болезнями, которые крайне распространены и которые также являются причиной вторичной дискинезии желчных путей.
По своему виду различают гипертонически-гиперкинетический и гипотонически-гипокинетический типы дискинезии желчных путей. Гипертонически-гиперкинетический тип диагностируется у детей с повышенным тонусом парасимпатического отдела нервной системы. В большинстве случаев это первичная дискинезия, которая сочетается с неврозами, вегето-сосудистой дистонией, психосоматическим синдромом. Как правило, дети, особенно после физической нагрузки, жалуются на боли в правом боку.
Гипотонически-гипокинетический тип – это почти постоянная ноющая тупая боль в правом боку, усиливающаяся при эмоциональном напряжении, особенно этот тип начинает проявляться у детей с 10-12 лет, когда они уже могут достаточно точно локализовать свою боль и когда у детей появляются дополнительные психоэмоциональные нагрузки.
Распространенность ДЖП в странах Европы составляет около 10%, но ниже всего она в странах Средиземноморской группы: от 4-5% в Ирландии и Греции. Самая высокая распространенность ДЖП в Швеции – почти 40%. В России таких эпидемиологических исследований не проводилось. Но по отдельным центрам распространенность ДЖП составляет около 20-25%. Возрастно-половой состав детей с ДЖП представлен на рисунке 1.
Лечение ДЖП заключается в общем режиме, диетотерапии и лекарственной терапии, в зависимости от варианта ДЖП. При гипертонически-гиперкинетическом типе назначаются преимущественно холеретики (препараты, усиливающие секрецию желчи), холеспазмолитики, лекарственные растения с желчегонным действием, физиотерапия.
При гипотонически-гипокинетическом типе: лечебная физкультура, массаж, тонизирующие препараты, холекинетики, холеретики, гепатопротекторы, минеральные воды высокой минерализации, физиотерапевтические процедуры.
Одним из основных препаратов, которые используются в терапии ДПЖ, является урсодеоксихолевая кислота (УДХК). Этот препарат может применяться с периода новорожденности и потом плавно переходить и во взрослый возраст. История этого препарата начинается 1902 г., когда УДХК впервые была обнаружена в желчи бурого медведя, что и нашло отражение в названии (ursus (лат.) – медведь).
Этот препарат может применяться с периода новорожденности и потом плавно переходить и во взрослый возраст. История этого препарата начинается 1902 г., когда УДХК впервые была обнаружена в желчи бурого медведя, что и нашло отражение в названии (ursus (лат.) – медведь).
В 1954 г. был произведен синтез УДХК. В 1975 г. было установлено, что УДХК может десатурировать желчь и растворять мелкие холестериновые желчные камни. В 1981 г. отмечено улучшение биохимических показателей печени при использовании УДХК, начато активное изучение ее терапевтических эффектов.
Сейчас мы активно используем препарат Урсосан. 250 мг в одной капсуле полностью соответствует суточной дозе ребенка 10-12 лет. Препарат рекомендуется принимать 1 раз в день, с 17 до 19 часов.
Достаточно хорошо изучены различные механизмы использования препарата Урсосан, в том числе и литолитический эффект: Урсосан растворяет холестериновые камни в желчном пузыре, предупреждает образование новых конкрементов. Также необходимо остановиться и на гипохолестеринемическом эффекте Урсосана: препарат снижает всасывание холестерина в кишечнике и уменьшает синтез холестерина в печени. Известны также гепатопротективный (защищает клетки печени от гепатотоксичных факторов) и цитопротективный (защищает клетки желчных протоков и эпителиоциты слизистой оболочки желудка и кишечника от агрессивных факторов) эффекты Урсосана.
Также необходимо остановиться и на гипохолестеринемическом эффекте Урсосана: препарат снижает всасывание холестерина в кишечнике и уменьшает синтез холестерина в печени. Известны также гепатопротективный (защищает клетки печени от гепатотоксичных факторов) и цитопротективный (защищает клетки желчных протоков и эпителиоциты слизистой оболочки желудка и кишечника от агрессивных факторов) эффекты Урсосана.
Я хотел бы предложить опыт применения Урсосана в лечении дискинезии желчевыводящих путей у 30 детей по гипотонически-гипокинетическому типу. В нашей группе было приблизительно одинаковое соотношение мальчиков и девочек от 6 до 18 лет. В один прием принималась капсула Урсосана 10-15 мг в течение 14 дней. Прием этого препарата даже в качестве монотерапии показал, что оказывается хороший эффект, дети перестали жаловаться на боли в животе – в покое и при физических нагрузках, у пациентов улучшилось самочувствие. В результате даже такой короткой терапии было значительное улучшение и клинической картины, и показателей инструментальной диагностики, в том числе ультразвуковых показателей, наблюдалось уменьшение количества и выраженности дуоденогастрального рефлюкса.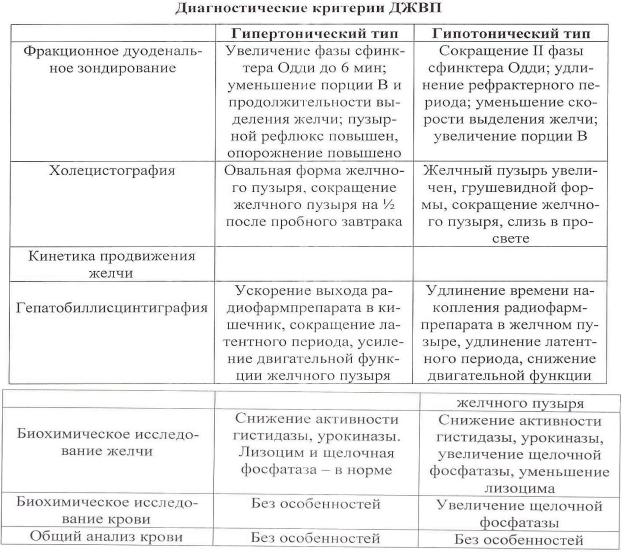
Клиническая эффективность УДХК при холестерин-ассоциированной патологии
Основная причина формирования холестерин-ассоциированной патологии – перенасыщение желчи холестерином в результате дефицита желчных кислот, что обосновывает применение заместительной терапии препаратами желчных кислот (ХДХК, УДХК).
Основные показания к урсотерапии при холестерин-ассоциированной патологии билиарного тракта: билиарный сладж (все варианты), холецистолитиаз (по уточненным показаниям), холестероз желчного пузыря (полипозная и полипозно-сетчатая форма, в том числе и в сочетании с холецистолитиазом).
Показания к литолитической терапии основываются на данных клинического обследования, результатов биохимического исследования крови и данных УЗИ. Основные ультразвуковые критерии для отбора больных на литолитическую терапию – гомогенная, низкоэхогенная структура камня; округлая или овальная форма; поверхность, близкая к ровной или в виде «тутовой» ягоды; неинтенсивная, плохозаметная тень позади камня; медленное падение камня при перемене положения больного; размеры – не более 10-15 мм; объем конкрементов – не более 1/4-1/3 объема желчных протоков; коэффициент опорожнения желчных протоков – не менее 30-50%; от камней свободны пузырный и общий желчный протоки.
Наши данные по применению урсодеоксихолевой кислоты (препарат Урсосан) у достаточно большого количества больных с желчнокаменной болезнью – почти 200 человек – представлены в таблице 1.
Исследования показывают, что урсотерапия эффективна и при полипозной форме холестероза желчного пузыря, но здесь эффективность ее проявляется несколько позже. Положительная динамика (уменьшение размеров холестериновых полипов) выявляется после седьмого-девятого месяца лечения.
Интересны наши данные по эффективности урсотерапии при полипозной форме холестероза желчного пузыря в сочетании с холецистолитиазом. Казалось бы, это стопроцентное показание к оперативному лечению. В клинической практике так обычно и происходит. Нами установлено, что такие больные также могут быть подвержены консервативной терапии, и тоже может быть получен положительный эффект. При этом, в первую очередь, растворяются холестериновые камни.
Уже на протяжении ни одного десятилетия в литературе обсуждается причины формирования желчных камней, холестероза желчного пузыря. Отдельные авторы отрицают связь холестерин-ассоциированных заболеваний билиарного тракта с дислипидемией, другие – подтверждают ее наличие. Мы обследовали большую группу больных (450 человек) с различной холестерин-ассоциированной патологией. По нашим данным примерно у каждого второго больного холестерин-ассоциированная патология протекает на фоне гиперхолестеринемии. Одним из множества различных эффектов УДХК является ее способность снижать уровень холестерина в крови. Последнее исследование, проведенное в нашей клинике, показало, что на фоне курса терапии Урсосаном происходит достаточное существенное снижение уровня холестерина.
Отдельные авторы отрицают связь холестерин-ассоциированных заболеваний билиарного тракта с дислипидемией, другие – подтверждают ее наличие. Мы обследовали большую группу больных (450 человек) с различной холестерин-ассоциированной патологией. По нашим данным примерно у каждого второго больного холестерин-ассоциированная патология протекает на фоне гиперхолестеринемии. Одним из множества различных эффектов УДХК является ее способность снижать уровень холестерина в крови. Последнее исследование, проведенное в нашей клинике, показало, что на фоне курса терапии Урсосаном происходит достаточное существенное снижение уровня холестерина.
На основании проведенных нами исследований можно заключить, что клиническая эффективность урсотерапии при холестерин-ассоциированной патологии билиарного тракта зависит от вида патологии и сроков лечения.
Наличие гиперхолестеринемии при холестерин-ассоциированной патологии билиарного тракта является фактором, снижающим эффективность урсотерапии. Мы полагаем, что для повышения эффективности урсотерапии при холестерин-ассоциированной патологии билиарного тракта необходимо дальнейшие исследования, и, в первую очередь, о возможности применения более высоких доз уросодеоксихолеевой кислоты.
Мы полагаем, что для повышения эффективности урсотерапии при холестерин-ассоциированной патологии билиарного тракта необходимо дальнейшие исследования, и, в первую очередь, о возможности применения более высоких доз уросодеоксихолеевой кислоты.
Место УДХК в лечении функциональных расстройств билиарного тракта
Функциональные расстройства билиарного тракта включают в себя расстройства желчного пузыря и сфинктера Одди. Нужно подчеркнуть, что функциональные расстройства билиарного тракта несколько отличаются от функциональных расстройств других отделов желудочно-кишечного тракта.
С одной стороны, функциональные расстройства – это аномалии моторики желчного пузыря, сфинктера Одди билиарного и панкреатического отделов. Это первичные расстройства функций. Кроме того, функциональные нарушения могут носить вторичный характер и являться следствием различных патологических процессов. И наконец, то, что очень отличает эти расстройства от других функциональных нарушений – их наличие в ряде случаев может привести к органическим изменениям билиарного тракта.
Диагностические критерии функциональных расстройств желчного пузыря и сфинктера Одди достаточно четки – боли в эпигастрии или правом подреберье, которые характеризуются локализацией, интенсивность их невысокая, постепенно нарастающая, часто носящая приступообразный характер, длительность не более 30 минут. Симптомы могут повторяться с различными интервалами, то есть могут быть не ежедневными. Эти боли не связаны, с перистальтикой и изменением положения тела. Они могут сочетается с тошнотой или рвотой, иррадиировать в спину или правую надключичную область, будить больного. По поводу характеристики этого болевого синдрома в настоящее время день достигнут консенсус.
Функциональные расстройства желчного пузыря, с одной стороны, могут быть проявления первичных нарушений моторики, с другой стороны, они могут быть следствием метаболических нарушений, и кроме того, функциональные расстройства предрасполагают к развитию органических заболеваний – ЖКБ, острого холецистита.
Алгоритм диагностики первичных функциональных расстройств желчного пузыря следующий. Прежде всего мы исключаем наличие структурных изменений, которыми можем объяснить наличие клинических проявлений, то есть билиарных болей – ЖКБ, сладж, микролитиаз. Для этого проводятся соответствующие исследования и лечение. В случае, если мы не находим органических объяснений существующей патологии со стороны билиарного тракта, то рекомендуется проведение холецистографии с холецистокинином и его аналогами. В том случае, если мы находим фракцию выброса менее 40%, мы обсуждаем вопрос о том, что причиной нарушения моторики желчного пузыря могут быть различные причины, не имеющие отношения собственно к билиарному тракту. Это может быть и избыточная масса тела, и сахарный диабет с развитием невропатии, и применение лекарственных препаратов. После этого следует иметь в виду, что повышение тонуса сфинктера Одди может отображаться нарушением работы и собственно желчного пузыря. В том случае, если фракция выбросов нормальная, чуть более 40%, нам необходимо искать другую причину имеющихся клинических проявлений. В том же случае, если доказано снижение моторики желчного пузыря, то мы назначаем лекарственные препараты.
В том же случае, если доказано снижение моторики желчного пузыря, то мы назначаем лекарственные препараты.
Подход к терапии функциональных расстройств желчного пузыря не зависит от причины этих расстройств: первичные они или вторичные, или являются последствиями органических заболеваний билиарного тракта. Безусловно, наша основная задача – это улучшить контрактильную моторную функцию желчного пузыря. Сегодня единственным препаратом, который рекомендован для использования в этих целях, является урсодезоксихолевая кислота (УДХК). Было проведено достаточно много клинических и экспериментальных исследований по поводу влияния УДХК на моторику желчного пузыря. Так, в частности, было проведено исследование в Нидерландах. Было установлено, что в группе пациентов, получающих УДХК, наблюдалось улучшение сократительной способности желчного пузыря, увеличение объема желчного пузыря натощак не сопровождалось снижением его сократительной способности, уменьшение выраженности воспаления стенки желчного пузыря.
Проводилась оценка у больных ЖКБ времени транзита по ЖКТ. После терапии УДХК был получен положительный эффект: ускорение времени транзита по ЖКТ, в том числе эвакуация из желудка, а также ускорение опорожнения желчного пузыря. Оценивалось и влияние УДХК у больных ЖКБ и микролитиазом на состав желчи и скорость опорожнения желчного пузыря. Была обнаружена эффективная корреляция между скоростью сокращения опорожнения желчного пузыря и составом желчи.
Еще одна работа была проведена в Индии, которая также показала улучшение оттока желчи, коррелирующего с увеличением объема желчного пузыря. Любопытная работа была проведена в США. Это экспериментальная работа о моделировании острого холецистита у морских свинок. Было показано, что предшествующее назначение УДХК существенно улучшало сократительную способность волокон желчного пузыря, предотвращало повреждение мышечной ткани и снижало проявление воспаления, в частности концентрации продуктов ПОЛ.
Теперь несколько слов о функциональных расстройствах сфинктера Одди. Под функциональными расстройствами сфинктера Одди понимается частичный вариант функциональных нарушений билиарного тракта, имеющих как органическую, так и функциональную природу, и клинически проявляется нарушением оттока желчи и панкреатического сока.
Под функциональными расстройствами сфинктера Одди понимается частичный вариант функциональных нарушений билиарного тракта, имеющих как органическую, так и функциональную природу, и клинически проявляется нарушением оттока желчи и панкреатического сока.
В настоящее время для диагностики функциональных расстройств сфинктера Одди мы должны исключить прежде всего обструкцию ЖВП. В том случае, если эта ситуация встречается, возможно три варианта развития событий: I, билиарный тип II и билиарный тип III. 15-72% больных с идиопатическим рецидивирующим панкреатитом имеют дисфункцию СО панкреатического типа. Среди этих больных преобладают женщины.
В том случае, если данный диагноз подтверждается, то решением этого вопроса является папиллосфинктеротомия. Кроме папиллосфинктеротомии, на первое место здесь выходят различные консервативные пути, связанные со снятием этого спазма. Это использование холецистокинина, глюкагона, нифедипина, нитратов, которые вызывают кратковременный эффект, ботулотоксина.
Итак, УДХК (Урсосан) улучшает сократительную способность желчного пузыря, увеличивает сократительную способность гладкомышечных волокон билиарного тракта, уменьшает содержание холестерина в мембране мышечных клеток, предотвращает повреждение ткани, вызванное острым холециститом, уменьшает активность перекисного окисления липидов.
УДХК в терапии хронических заболеваний печени
Для того, чтобы определить место урсодезоксихолевой кислоты в терапии хронических заболеваний печени, начнем с нозологической диагностики основных хронических заболеваний печени.
Сейчас на первое место по нашей патологии вышли хронические вирусные заболевания печени. Существуют так называемые скрининговые методы, существуют уточняющие. Чтобы не тратить время, каждого больного, который приходит к нам на прием, мы должны исследовать на вирусный гепатит В. Это заболевание опасно, оно может прогрессировать, продолжительность от начала выявления до цирроза печени колеблется от пяти до восьми лет.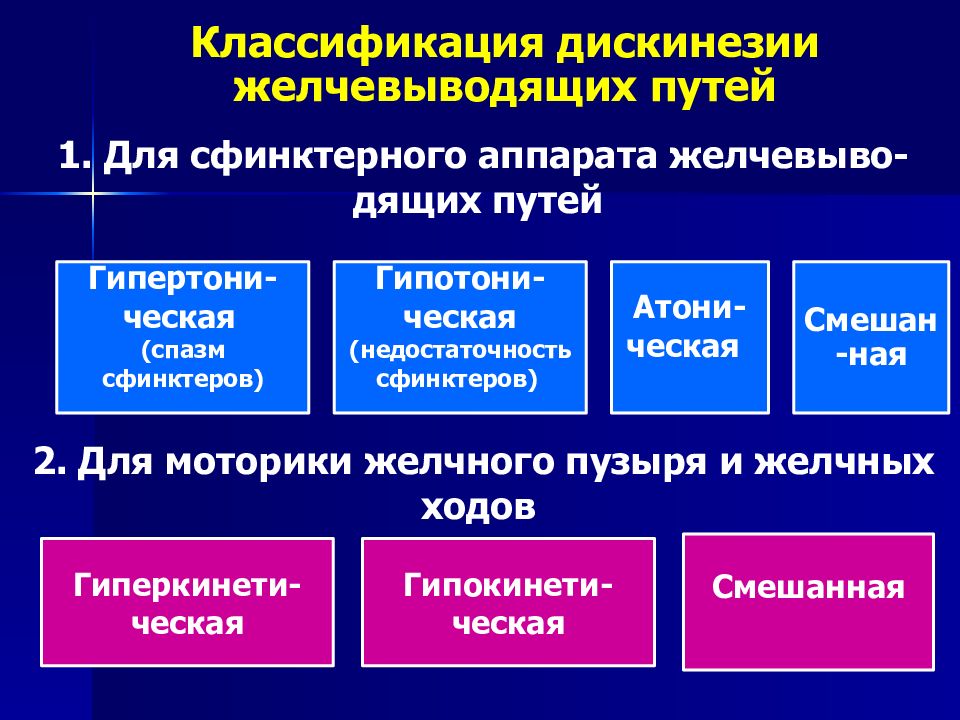 Поэтому здесь необходимо сразу определиться в противовирусном лечении. Безусловно может быть назначена урсодезоксихолевая кислота как патогенетическая терапия. Вирусный гепатит В ассоциированный с нерепликативной фазой HBV – ДНК отрицательный, поэтому мы должны определить у больного ДНК- или ДНК+. Если ДНК вируса гепатита В отрицательный, он никакого противовирусного лечения не требует, и если там нет цирроза печени, он вообще никакого лечения не требует. Необходимо только плановое лечение печени.
Поэтому здесь необходимо сразу определиться в противовирусном лечении. Безусловно может быть назначена урсодезоксихолевая кислота как патогенетическая терапия. Вирусный гепатит В ассоциированный с нерепликативной фазой HBV – ДНК отрицательный, поэтому мы должны определить у больного ДНК- или ДНК+. Если ДНК вируса гепатита В отрицательный, он никакого противовирусного лечения не требует, и если там нет цирроза печени, он вообще никакого лечения не требует. Необходимо только плановое лечение печени.
При хроническом вирусном гепатите С также необходимо определить антитела к вирусу гепатита С. В 90% случаев они будут положительны. В таких условиях также может назначаться урсодезоксихолевая кислота.
Метаболические поражения печени: неалкогольный стеатоз и неалкогольный стеатогепатит. При таких заболеваниях также есть место для урсодезоксихолевой кислоты.
Токсические поражения печени – алкогольный стеатоз, алкогольный стеатогепатит, острый алкогольный гепатит. При терапии этих заболеваний польза от урсодезоксихолевой кислоты очень ощутима.
При терапии этих заболеваний польза от урсодезоксихолевой кислоты очень ощутима.
Лекарственные поражения печени, как правило, протекают с повышенным ГГТП. Большинство лекарственных поражений – это как раз зона, в которой работает урсодезоксихолевая кислота.
Внутрипеченочный холестаз – это тоже зона действия курса урсодезоксихолевой кислоты. Ничего другого для лечения этой патологии пока не придумано.
Эффекты и механизмы действия УДХК (Урсосана). Урсодезоксихолевая кислота уменьшает концентрацию токсичных для печеночной клетки желчных кислот путем активации Са-зависимой альфа-протеинкиназы и стимуляции экзоцитоза в гепатоцитах. Также УДХК индуцирует холерез, богатый бикарбонатами, что приводит к увеличению пассажа желчи и выведению токсичных желчных кислот через кишечник.
То есть, урсодезоксихолевая кислота – это единственный желчегонный препарат, который мы можем назначить больному с холестазом.
Следующий эффект УДХК – иммуномодулирующий. Препарат Урсосан попадает в печеночную клетку, если в клетке есть чужеродная белковая субстанция. Урсодезоксихолевая кислота уменьшает экспрессию антигенов гистосовместимости: HLA 1 на гепатоцитах и HLA 2 на холангиоцитах. То есть урсодезоксихолевая кислота берет вот эти экспрессированные белки и прячет их внутрь печеночной клетки, и поэтому на поверхности этой клетки уже нет чужеродных белков. Клетка будет жить с этими белками, таким образом УДХК продлевает сроки жизни этой печеночной клетке.
Препарат Урсосан попадает в печеночную клетку, если в клетке есть чужеродная белковая субстанция. Урсодезоксихолевая кислота уменьшает экспрессию антигенов гистосовместимости: HLA 1 на гепатоцитах и HLA 2 на холангиоцитах. То есть урсодезоксихолевая кислота берет вот эти экспрессированные белки и прячет их внутрь печеночной клетки, и поэтому на поверхности этой клетки уже нет чужеродных белков. Клетка будет жить с этими белками, таким образом УДХК продлевает сроки жизни этой печеночной клетке.
Следующий эффект – преднизолонподобный. Урсодезоксихолевая кислота оказывает противовоспалительное действие, обусловленное снижением продукции противовоспалительных цитокинов.
Антиапоптотический эффект УДХК заключается в том, что препарат позволяет прожить печеночной клетке свою жизнь. И не закончить свои дни раньше срока, а построить запрограммированную смерть. Ей положено прожить 150-180 дней, а в условиях патологии она проживет только 100 дней. УДХК позволяет ей прожить жизнь, которая запрограммирована. Иначе говоря, урсодезоксихолевая кислота предупреждает преждевременное старение клеток.
Иначе говоря, урсодезоксихолевая кислота предупреждает преждевременное старение клеток.
Интересен и гепатопротективный эффект УДХК. Он заключается в встраивании УДХК в фосфолипидный бислой мембраны гепатоцита, что обуславливает стабилизацию мембраны. Кроме того, урсодезоксихолевая кислота обеспечивает защиту от повреждающего действия гепатотоксичных факторов (вирусы, лекарственные препараты, алкоголь и другие токсичные вещества).
Необходимо также отметить и антифибротический, гипохолестеринемический и литолитический эффекты урсодезоксихолевой кислоты. Перечисленные эффекты еще раз подтверждают многообразие и уникальность этого препарата.
Что нужно учитывать при назначении урсодезоксихолевой кислоты? Препарат начинает проявлять свои эффекты через 2 недели от начала терапии, и через месяц они достигают максимума. Продолжительность терапии должна быть не менее 3 месяцев для того, чтобы она выполнила свои задачи. А если это внутрипеченочный экстралобулярный холестаз, обусловленный поражением желчных протоков, то препарат назначается пожизненно.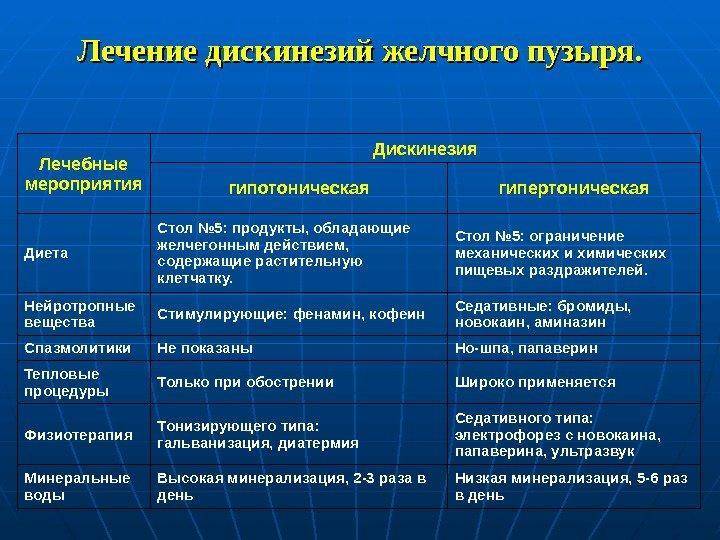
После прекращения лечения урсодезоксихолевая кислота продолжает оставаться в энтерогепатической циркуляции около месяца с сохранением терапевтических эффектов.
Каковы же показания к применению УДХК (Урсосан) в гепатологии?
Во-первых, это заболевания, протекающие с холестазом. К ним относятся первичный билиарный цирроз печени, первичный склерозирующий холангит, атрезия (гипоплазия внутрипеченочных желчных путей), муковисцидоз (кистозный фиброз), алкогольные поражения печени, медикаментозные поражения печени, острые и хронические гепатиты различного генеза, в том числе и вирусные с холестазом, холестаз при парентеральном питании. При этих заболеваниях дозы препарата Урсосан – 15-30 мг/кг/сут. Суточная доза принимается в несколько приемов: 250-500 мг 2-4 раза в день.
Следующая группа болезней – это заболевания печени, которые протекают без холестаза. К ним относятся хронические вирусные гепатиты при невозможности проводить противовирусную терапию. В этом случае препаратом первого выбора является урсодезоксихолевая кислота. Терапия проводится длительно – месяцы и даже годы. Также значительное место в этой группе заболеваний занимают алкогольные и неалкогольные стеатогепатиты низкой и умеренной степени активности, особенно с повышением уровня ГГТП, гаммаглобулинов, иммуноглобулинов и циркулирующих иммунных комплексов. Здесь терапия проводится до купирования активности – длительно, не менее трех месяцев.
В этом случае препаратом первого выбора является урсодезоксихолевая кислота. Терапия проводится длительно – месяцы и даже годы. Также значительное место в этой группе заболеваний занимают алкогольные и неалкогольные стеатогепатиты низкой и умеренной степени активности, особенно с повышением уровня ГГТП, гаммаглобулинов, иммуноглобулинов и циркулирующих иммунных комплексов. Здесь терапия проводится до купирования активности – длительно, не менее трех месяцев.
При циррозах печени любой этиологии терапия проводится длительно – годы.
Для этой группы заболеваний доза препарата Урсосан 10 мг/кг/сутки. Суточная доза делится на несколько приемов (250 мг 2-4 раза в день).
Дискинезия желчевыводящих путей | Passion.ru
Дискинезия (дисфункция) желчевыводящих путей — неправильная работа мышц желчного пузыря и желчевыводящих протоков, в результате чего нарушается своевременное поступление желчи в двенадцатиперстную кишку.
Это очень распространённая патология. Чаще болеют женщины.
Чаще болеют женщины.
Желчный пузырь выполняет роль резервуара, где скапливается и сохраняется желчь, выделяемая печенью. Под действием поступающей в двенадцатиперстную кишку пищи, выделяется гормон холецистокинин. Этот гормон заставляет сокращаться желчный пузырь, но в тоже время расслабляет сфинктер на пути желчи в кишечник. В регуляции работы желчного пузыря также играет роль вегетативная нервная система. Желчь из пузыря по протокам поступает в кишечник, смешивается с секретом поджелудочной железы и обеспечивается переваривание пищи, всасывание питательных веществ, играет антибактериальную роль в кишечной трубке.
Механизм выработки, накопления и своевременного поступления желчи в кишечник очень сложный, достаточно сбоя на каком-либо его этапе, чтобы появились признаки дискинезии.
Причины дискинезии желчевыводящих путей
- функциональное расстройство иннервации стенки желчного пузыря и желчевыводящих путей
- воспалительные заболевания желчного пузыря, двенадцатиперстной кишки, печени, желудка, поджелудочной железы
- желчнокаменная болезнь
- постхолецистэктомичекий синдром
Выделяют две формы дискинезии: гипертонически-гиперкинетическую и гипотонически-гипокинетическую.
Дискинезия желчевыводящих путей по гипертоническому типу
Такой вид дискинезии обычно характерен для женщин астенического телосложения, с неустойчивой эмоциональной сферой. Часто такие пациенты страдают от вегетативно-сосудистой дистонии.
Основное проявление дискинезии по гипертоническому типу — боль в правом подреберье, отдающая в нижнюю челюсть, спину, в шею. Боль острая, схваткообразного характера, высокой интенсивности, напоминающая колики. Приступ боли провоцирует погрешность в диете: жирное, жареное, острое, копченое. Боль длится около 30-40 минут после еды и купируется спазмолитиками («Но-шпа», «Платифиллин», «Белалгин» и прочее).
Читайте далее: Как лечить дискинезию?
Дискинезия по гипотоническому типу
Это расстройство свойственно людям тучным и малоподвижным. Их желчный пузырь расслаблен, плохо сокращается. Желчь застаивается, что может приводить к образованию камней. После приема пищи желчь не полностью поступает в кишечник, ее не хватает для полноценного пищеварения.
После приема пищи желчь не полностью поступает в кишечник, ее не хватает для полноценного пищеварения.
На первый план выходят симптомы диспепсии: тяжесть в животе, тянущие боли в правом подреберье, усиливающиеся после обильного принятия пищи, вздутие живота, подташнивание, расстройство стула с преобладанием запоров.
причины, симптомы, диагностика, лечение, профилактика
Патологическое состояние, возникающее в результате нарушения оттока желчи на фоне снижения тонуса и сократительной функции желчного пузыря и желчевыводящих путей.
Причины
В большинстве случаев нарушение имеет первичный характер и возникает на фоне психогенных факторов, таких как особенности темперамента человека и частые стрессовые ситуации. Снижение моторики желчевыводящих путей иногда возникает в результате конституциональных особенностей, несбалансированного питания и гормонального дисбаланса.
Развитие вторичной дискинезии может возникать при функциональных заболеваниях пищеварительного тракта и органических патологиях, таких как гастрит, дуоденит, язвенная болезнь желудка и двенадцатиперстной кишки, холецистит, панкреатит, гепатит. Частой причиной развития данной патологии являются нарушение работы эндокринной системы, возникающее на фоне наращения работы щитовидной железы или репродуктивной системы. К факторам, повышающим риск развития данного заболевания, относят нейроциркуляторную дистонию, наследственную предрасположенность, гельминтозы, кишечные инфекции, гиподинамию и чрезмерные физические нагрузки.
Частой причиной развития данной патологии являются нарушение работы эндокринной системы, возникающее на фоне наращения работы щитовидной железы или репродуктивной системы. К факторам, повышающим риск развития данного заболевания, относят нейроциркуляторную дистонию, наследственную предрасположенность, гельминтозы, кишечные инфекции, гиподинамию и чрезмерные физические нагрузки.
Симптомы
Заболевание проявляется возникновением постоянных ноющих болей в эпигастральной зоне, которые не имеют четкой локализации. Боли могут иррадиировать в спину и чаще всего сопровождаются развитием ощущения распирания в верхних отделах живота. Пациенты связывают возникновение болей с психоэмоциональным перенапряжением, а не с приемом пищи, при этом после приема пищи, когда часть желчи из пузыря проникает в двенадцатиперстную кишку, боль частично стихает.
Помимо этого, у большинства больных является характерным развитие таких диспепсических нарушений, как тошнота, рвота, сухость и горечь во рту, преимущественно в утренние часы, появление неприятного запаха изо рта, снижение аппетита. Больные жалуются на повышенную утомляемость, возникновение головных болей, раздражительности, гипергидроза, что обусловлено развитием невроза.
Больные жалуются на повышенную утомляемость, возникновение головных болей, раздражительности, гипергидроза, что обусловлено развитием невроза.
На фоне замедленного оттока желчи из желчного пузыря и уменьшения ее поступления в просвет двенадцатиперстной кишки возникает синдром холестаза. Иногда происходит окрашивание склер и кожных покровов в желтый цвет, осветление мочи и кала, отмечается появление кожного зуда и гепатомегалии.
Диагностика
При подозрении на гипотоническую дискинезию желчевыводящих путей необходимо в первую очередь определить ее причину, выяснить, как давно возникли первые симптомы, имеет ли место наследственная предрасположенность. При физикальном обследовании у пациента может определяться желтушность кожи и слизистых, болезненность при пальпации в области правого подреберья.
Для подтверждения диагноза больному может потребоваться назначение общего анализа крови, общего анализа мочи, а также биохимического анализа крови, в котором могут выявляться признаки синдрома холестаза, обусловленные повышением активности щелочной фосфатазы, АЛТ, АСТ, Г-ГТП, повышенного уровня билирубина. Для исключения вирусной этиологии проводится определение маркеров вирусных гепатитов.
Для исключения вирусной этиологии проводится определение маркеров вирусных гепатитов.
Также больному может потребоваться назначение ультразвукового исследования органов брюшной полости, дуоденального зондирования и эзофагогастродуоденоскопии.
Лечение
Лечение данного заболевания основано на нормализации режима труда и отдыха, а также назначении корректной диетотерапии. При гипотонической дискинезии желчевыводящих путей дуоденальное зондирование является не только диагностической, но и терапевтической манипуляцией, так как в процессе ее проведения из желчного пузыря выделяется большое количество желчи.
Медикаментозное лечение включает применение холеретиков и прокинетиков. Для улучшения процессов пищеварения показано применение ферментных препаратов.
Профилактика
Профилактика гипотонической дискинезии желчевыводящих путей основана на исключении неблагоприятных психогенных факторов, своевременной диагностике и лечении заболеваний, способных вызвать данную патологию.
Дискинезия желчевыводящих путей: диагностика и лечение
В клинике “Сенситив” можно записаться на прием к гастроэнтерологу в Ейске если вас беспокоят заболевания ЖКТ.
Дискинезия желчевыводящих путей (ДЖВП) — это распространённое нарушение гепатобилиарной системы, которое выражается в ухудшении оттока желчи из желчного пузыря. Чаще всего эта патология встречается у женщин в возрасте 20-40 лет, но регистрируется и у детей и у пожилых пациентов. Также дискинезия ЖВП является основной причиной появления камней в желчном пузыре.
Причины возникновения
Самой распространённой причиной возникновения ДЖВП в современной медицине считаются психосоматические расстройства. При сборе анамнеза у пациентов выясняются психотравмирующие обстоятельства: в семейной жизни, трудности на работе или другие причины приводящие к неврозам и невротическим состояниям.
При нарушениях гормональной системы, сбоях в работе надпочечников, щитовидной и поджелудочной желёз нарушается регуляция работы желчного пузыря, выводящих путей и сфинктеров.
Пищевая аллергия, нарушения питания, плохая пища и малоподвижный образ жизни служат дополнительными факторами риска развития дискинезии.
ДЖВП является распространённым явлением, сопровождающим другие заболевания желудочно-кишечного тракта: гастриты, панкреатиты, холециститы и прочие.
А также возникает при заражении паразитами, простейшими и гельминтами, дисбактериозе, при вирусных инфекциях: гепатите В, дизентерии и вирусных энтеритах.
Симптомы дискинезии ЖВП
Симптоматика дискинезии отличается в зависимости от разновидности. Существует разделение по типу гипертонически-гиперкинетический (спастический) и гипотонически-гипокинетический (атонический) тип.
При спастическом типе развивается приступ острой колющей боли справа в подреберье, может отдавать в руку, лопатку. Приступ боли возникает после большой физической нагрузки, стресса, нарушений диеты, употребления чрезмерно жирной, острой или сладкой пищи. Сопровождается тошнотой, рвотой, расстройством стула. Боль легко снимается спазмолитиками или проходит сама. В промежутках между приступами боли могут наблюдаться несильные болевые ощущения в животе, не обязательно в области правого подреберья. Возникают дополнительные симптомы, такие как тахикардия, гипотония и боли в области сердца, появляется раздражительности, головная боль и нарушения сна. При это признаки воспаления в анализах крови не обнаруживаются.
Боль легко снимается спазмолитиками или проходит сама. В промежутках между приступами боли могут наблюдаться несильные болевые ощущения в животе, не обязательно в области правого подреберья. Возникают дополнительные симптомы, такие как тахикардия, гипотония и боли в области сердца, появляется раздражительности, головная боль и нарушения сна. При это признаки воспаления в анализах крови не обнаруживаются.
Атоническая дискинезия сопровождается почти непрекращающейся тупой болью в правом подреберье. Дополнительно может ощущаться тяжесть и распирание в этом месте. После стресса появляется горечь во рту и нарушения стула, вздутие, отрыжка. Пальпация выявляет болезненность желчного пузыря. Пациент отмечает, что в поведении также появились изменения, перепады настроения, повышенная раздражительность и даже плаксивость, усталость.
Диагностика дискинезии
В ЛКК “Сенстив” пациенты могут получить консультацию гастроэнтеролога и пройти полное обследование органов брюшной полости и ЖКТ для постановки точного диагноза.
В первую очередь, после сбора анамнеза, назначается УЗИ желчного пузыря и ЖВП. Диагностика проводится с утра натощак и после приёма пищи с желчегонным эффектом. Это исследование позволяет определить размеры органа, наличие врождённых особенностей, камней или повреждений, функционирование всех частей. Также помогает определить тип заболевания и определиться с методикой лечения.
Дополнительно назначается дуоденальное зондирование — это даёт возможность оценить состояние 12-перстной кишки и сфинктеров желчных протоков. Рентгенография позволяет оценить моторику ЖВП. Для исключения глистных инвазий и паразитарных инфекций могут быть назначены дополнительные исследования крови, и кала.
Лечение дискинезии ЖВП
При лечении дискинезии подбирается индивидуальная терапия, в зависимости от типа заболевания, особенностей организма и симптомов. Помимо лекарственных средств в программу лечения включают физиотерапию, диету и умеренную физическую нагрузку, противопаразитарную терапию, лечение воспалений, дисбактериоза.
Дополнительно могут быть назначены седативные или тонизирующие препараты для нормализации состояния вегетативной нервной системы.
В любом случае лечение должен назначать только специалист после прохождения обследования. Запишитесь на приём к врачу в ЛКК “Сенситив” на сайте или позвоните в регистратуру.
Другие статьи:
Желчегонные средства при расстройствах билиарного тракта » Медвестник
Патология распространенная и чаще женская
Нарушения моторной функции желчевыводящих путей (ЖВП), или дисфункциональные расстройства билиарного тракта (БТ) — широко распространенная патология. Нарушение моторики желчного пузыря встречается у 7,6% мужчин и до 21% женщин.
По этиологии различают первичные и вторичные дисфункциональные расстройства. Первичные встречаются реже (10—15% случаев), и здесь нет органических изменений со стороны желчного пузыря и внепеченочных желчных протоков. Причиной их могут быть вегетативные и эндокринные нарушения. Значительно чаще имеют место вторичные дисфункции БТ. Они обусловлены органическими заболеваниями желчных путей, двенадцатиперстной кишки (ДПК), поджелудочной железы, перенесенными оперативными вмешательствами, в частности холецистэктомией. Длительно существующие моторные нарушения ЖВП являются причиной застоя желчи. Это нарушает ее коллоидную стабильность и способствует возникновению воспалительного процесса и холелитиаза.
Значительно чаще имеют место вторичные дисфункции БТ. Они обусловлены органическими заболеваниями желчных путей, двенадцатиперстной кишки (ДПК), поджелудочной железы, перенесенными оперативными вмешательствами, в частности холецистэктомией. Длительно существующие моторные нарушения ЖВП являются причиной застоя желчи. Это нарушает ее коллоидную стабильность и способствует возникновению воспалительного процесса и холелитиаза.
Лечение дисфункциональных расстройств БТ должно быть направлено на устранение этиологических факторов. Ведущее место в подобной терапии занимают желчегонные средства, среди которых различают три группы препаратов: холеретики, холекинетики и холеспазмолитики.
Чтобы гепатоциты вырабатывали желчь
Холеретики — это средства, увеличивающие секрецию желчи гепатоцитами. При этом образующаяся желчь характеризуется менее выраженными коллоидно-вязкостными свойствами, что облегчает ее отхождение по ЖВП. Они вторично проявляют противовоспалительное действие, а также препятствуют процессу литогенеза в БТ. Эти препараты способны стимулировать образование панкреатического и желудочного сока, усиливать моторику кишечника, что оказывается полезным при внешнесекреторной недостаточности поджелудочной железы, хронических гастритах с секреторной недостаточностью, хронических атонических запорах.
Эти препараты способны стимулировать образование панкреатического и желудочного сока, усиливать моторику кишечника, что оказывается полезным при внешнесекреторной недостаточности поджелудочной железы, хронических гастритах с секреторной недостаточностью, хронических атонических запорах.
К холеретикам, содержащим желчные кислоты, относятся препараты лиофилизированной бычьей желчи, а также эссенциальных желчных кислот — хенодезоксихолевой и урсодезоксихолевой. Данные препараты показаны при дискинезии желчного пузыря преимущественно по гипомоторному типу. А при гипермоторной его дисфункции назначение этих холеретиков возможно в сочетании со спазмолитиками. Кроме того, эти средства могут быть назначены при хронических холециститах, холангитах, нарушениях желчеобразующей функции печени на фоне хронических гепатитов и циррозов. Урсодезоксихолевая и хенодезоксихолевая кислоты эффективны при наличии билиарного сладжа. Их применяют также в качестве средств консервативной терапии желчнокаменной болезни.
Синтетические препараты (гимекромон, осалмид, гидроксиметилникотинамид) кроме холеретического имеют ряд других положительных эффектов. Осалмид оказывает селективное спазмолитическое действие в отношении желчных путей и сфинктера Одди (СО) и показан при дискинезиях ЖВП по гипермоторному типу, хроническом холецистите, холангите. Другой синтетический холеретик — гимекромон — избирательно уменьшает гипертонус СО, что позволяет использовать его при изолированном спазме данного сфинктера. Оба препарата не угнетают моторную функцию желудочно-кишечного тракта. Гидроксиметилникотинамид за счет входящего в его состав формальдегида дополнительно обладает антимикробным действием, особенно в отношении E. coli. Данный холеретик находит применение в терапии дискинезий ЖВП, особенно в сочетании с воспалительными заболеваниями, такими как холецистит, реактивный гепатит, гепатохолецистит, энтерит, колит.
Большинство препаратов растительного происхождения наряду с холеретическим эффектом способны повышать тонус желчного пузыря с одновременным расслаблением гладкой мускулатуры желчных протоков и сфинктеров Одди и Люткенса. Фармацевтической промышленностью выпускается ряд растительных холеретиков, как монокомпонентных, так и комбинированных.
Фармацевтической промышленностью выпускается ряд растительных холеретиков, как монокомпонентных, так и комбинированных.
Группа желчегонных средств сегодня представлена многими препаратами. Выбор лекарства должен проводиться с учетом его механизма действия, типа моторного нарушения ЖВП, сопутствующих заболеваний. Рациональная терапия данными препаратами позволяет значительно улучшить самочувствие и качество жизни пациента с дисфункциональными расстройствами билиарного тракта.
К первым относятся препараты, содержащие экстракты одного из цветков бессмертника песчаного, пижмы обыкновенной, листьев артишока посевного, плодов шиповника. Показаниями к назначению этих средств являются дискинезии желчного пузыря, в основном по гипомоторному типу, а также хронический некалькулезный холецистит, холангит. При гипермоторных дискинезиях они применяются в сочетании со спазмолитиками. К комбинированным растительным холеретикам относится препарат, в составе которого помимо желчегонного растения (дымянка лекарственная) присутствует гепатопротекторный компонент — расторопша пятнистая, которая оказывает антиоксидантное, антитоксическое, регенерирующее действия, а также предупреждает развитие дистрофических процессов в гепатоцитах на фоне стимулированного холереза. Препарат показан для комплексной терапии дискинезии желчного пузыря преимущественно по гипомоторному типу, при наличии билиарного сладжа, при спазме СО, хроническом гепатите.
Препарат показан для комплексной терапии дискинезии желчного пузыря преимущественно по гипомоторному типу, при наличии билиарного сладжа, при спазме СО, хроническом гепатите.
Желчегонный эффект минеральных вод (гидрохолеретиков) обусловлен содержащимися в них анионами сульфата, хлорида, связанными с катионами магния и натрия. Выбор минеральной воды должен определяться степенью ее минерализации и типом моторных нарушений БТ. При гипермоторном типе рекомендуют воды относительно малой минерализации (2—5 г/л), с низким содержанием газа, в теплом виде: Моршинскую №6, Миргородскую, Славяновскую, Смирновскую, Трускавецкую, Ессентуки №4, 20, Нарзан, Нафтусю. Из минеральных вод при гипомоторной дискинезии рекомендуют воды средней минерализации (Ессентуки №17, Арзни, Баталинскую).
Холекинетики преодолевают застой
К холекинетикам относят средства, которые повышают тонус и двигательную активность желчного пузыря, снижают тонус общего желчного протока и СО и, таким образом, уменьшают застой желчи. Такое действие оказывают 25%-ный раствор магния сульфата, многоатомные спирты (сорбит, маннит, ксилит), растительные масла (оливковое, подсолнечное и др.), карловарская и моршинская соли, свекольный сок, а также растения, содержащие горечи (одуванчик, тысячелистник, полынь, черная редька и др.), эфирные масла (можжевельник, тмин, кориандр и др.). Показанием к назначению холекинетиков является нарушение моторной функции желчного пузыря по гипомоторному типу на фоне первичной дискинезии или хронического некалькулезного холецистита. Кроме того, эти препараты могут быть использованы в комплексной терапии хронических гастритов с секреторной недостаточностью, хронических атонических запоров.
Такое действие оказывают 25%-ный раствор магния сульфата, многоатомные спирты (сорбит, маннит, ксилит), растительные масла (оливковое, подсолнечное и др.), карловарская и моршинская соли, свекольный сок, а также растения, содержащие горечи (одуванчик, тысячелистник, полынь, черная редька и др.), эфирные масла (можжевельник, тмин, кориандр и др.). Показанием к назначению холекинетиков является нарушение моторной функции желчного пузыря по гипомоторному типу на фоне первичной дискинезии или хронического некалькулезного холецистита. Кроме того, эти препараты могут быть использованы в комплексной терапии хронических гастритов с секреторной недостаточностью, хронических атонических запоров.
Холекинетическим действием обладают также метоклопрамид и домперидон. Метоклопрамид является неселективным антагонистом периферических и центральных дофаминовых D2-рецепторов и серотониновых 5-НТ3-рецепторов, домперидон — селективным блокатором преимущественно периферических дофаминовых D2-рецепторов.
В настоящее время получены положительные результаты применения нового прокинетика итоприда гидрохлорида в терапии дисфункций желчного пузыря по гипомоторному типу. Данный препарат является блокатором D2-дофаминовых рецепторов и одновременно ингибитором ацетилхолинэстеразы, обладает минимальной способностью проникать через ГЭБ и вызывать центральные побочные эффекты.
И чтобы желчь лилась свободней
Холеспазмолитики — это препараты, облегчающие эвакуацию желчи путем снижения тонуса и сократительной способности ЖВП, включая сфинктерный аппарат. Основное показание к их назначению — нарушение функции желчного пузыря по гипермоторному типу, в том числе на фоне холецистита, холангита, спазма СО, желчнокаменной болезни.
Неселективные М-холиноблокаторы (атропин, платифиллин, препараты красавки, метацин) обладают достаточно сильным спазмолитическим эффектом, сочетающимся с антисекреторным действием, что определяет основную сферу их применения — гипермоторные нарушения БТ, особенно на фоне острых воспалительных заболеваний ЖВП и поджелудочной железы. Длительное применение их ограничено из-за наличия часто возникающих системных атропиноподобных реакций. Особенностью селективного М2,М3-холинолитика гиосцина-N-бутилбромида является его избирательность действия на уровне ЖКТ, билиарного и мочеполового тракта.
Длительное применение их ограничено из-за наличия часто возникающих системных атропиноподобных реакций. Особенностью селективного М2,М3-холинолитика гиосцина-N-бутилбромида является его избирательность действия на уровне ЖКТ, билиарного и мочеполового тракта.
Миотропные спазмолитики — лекарственные средства, оказывающие прямое влияние на гладкомышечные клетки. На сегодняшний день эти препараты находят наиболее широкое применение. Традиционно используемые миотропные спазмолитики — ингибиторы фосфодиэстеразы (папаверин, дротаверин, бенциклан) — не обладают избирательностью действия, т.е. влияют на все ткани, где присутствуют гладкие мышцы, в т.ч. на сосудистую стенку. Хотя эти препараты обычно хорошо переносятся, в больших дозах или при внутривенном введении они могут вызывать снижение артериального давления, понижение возбудимости миокарда, атриовентрикулярные блокады.
Новые препараты, такие как селективные блокаторы кальциевых каналов гладкой мускулатуры ЖКТ (пинаверия бромид, отилония бромид), обладают избирательным спазмолитическим действием, поэтому показаны при спастических состояниях кишечника и ЖВП. При их использовании побочные эффекты со стороны сердечно-сосудистой системы, присущие другим антагонистам кальция, не отмечаются.
При их использовании побочные эффекты со стороны сердечно-сосудистой системы, присущие другим антагонистам кальция, не отмечаются.
Другой спазмолитический препарат — мебеверин, являющийся блокатором натриевых каналов, также обладает избирательным влиянием в отношении гладких мышц ЖКТ, преимущественно толстой кишки и БТ. Благодаря тому, что мебеверин не вызывает избыточной гипотонии, он оптимален при смешанных нарушениях моторики, в частности, при спазме СО и одновременной гипотонии желчного пузыря.
Дискинезия желчного пузыря: типы болезни, первые симптомы и тактика лечения | Лекарственный справочник | Здоровье
Наша справка
Дискинезия желчного пузыря – это расстройство, при котором нарушается моторика желчного пузыря и его протоков. Из-за этого желчь поступает в двенадцатиперстную кишку в неадекватном количестве, что ведет к расстройству процесса пищеварения.
Проверьте себя
Различают два типа дискинезии: гипомоторную и гипермоторную.
При гипомоторном типе желчный пузырь и протоки сокращаются вяло, поэтому желчь застаивается в пузыре, а в двенадцатиперстную кишку поступает в малом количестве. Ее часто недостаточно для переваривания пищи. Данный вид расстройства дает о себе знать тупой болью или ощущением тяжести в правом подреберье (боль может отдавать в правую руку, правую сторону груди). Также может возникать подташнивание, горечь во рту, вздутие живота, наблюдается неустойчивый стул (то запор, то диарея), иногда – рвота желчью.
При гипермоторном типе желчный пузырь, наоборот, сокращается слишком активно. Из-за этого может возникать спазм желчных путей, который вызывает острую, колющую боль в правом подреберье (она также может отдавать в руку, плечо, правую половину груди). Подташнивание может наблюдаться, рвота бывает редко.
Важно
Дискинезия желчного пузыря – распространенное заболевание, и причин, ведущих к нему, много.
Наследственная предрасположенность: нередко дети пациентов, страдающих дискинезией, тоже сталкиваются с этой проблемой
Анатомические особенности, например, перетяжки в желчном пузыре и перегибы органа, которые нарушают нормальное сокращение желчевыводящих путей.
Заболевания желудочно-кишечного тракта: моторика желчного пузыря и его протоков может нарушаться на фоне язвенной болезни двенадцатиперстной кишки, гастрита, гастродуоденита.
Однако далеко не всегда корень проблемы – в органах пищеварения. Развитию дискинезии могут способствовать сахарный диабет, заболевания щитовидной железы и даже хроническая лор-инфекция.
Огромную роль играет эмоциональное состояние человека: моторика зависит от состояния нервной системы, поэтому при хронических стрессах, неврозах, депрессии могут возникать нарушения.
Проблемы с оттоком желчи нередко наблюдаются у женщин, принимающих гормональные контрацептивы.
Один из важнейших факторов риска – неправильное питание. Избыток жирной, острой пищи в рационе, обильные трапезы (особенно если перед этим вы долго не ели) увеличивают риск дискинезии.
SOS!
Гипомоторная дискинезия желчевыводящих путей ведет к застою желчи, поэтому является одним из факторов риска образования желчных камней, то есть развития желчнокаменной болезни.
Памятка пациенту
Лечение дискинезии зависит от ее типа. При гипомоторной ДЖВП важно активизировать моторику желчного пузыря и его протоков. Для этого обычно используются желчегонные препараты. При гипермоторном типе назначают в основном спазмолитики, которые помогают расслабить желчные пути и уменьшить боль.
Людям, страдающим гипермоторным типом дискинезии, врачи рекомендуют запомнить правило трех Ж. Оно таково: из меню нужно исключить Жирное, Жареное и Желтки яиц – на фоне употребления таких продуктов и блюд больным обычно становится плохо. При гипомоторном типе яйца есть можно.
При гипермоторном типе в диете должно быть много продуктов, богатых магнием – он способствует уменьшению спазма. К ним относится гречка, пшено, цельнозерновой хлеб (но не сдоба!), зелень.
Помните, самолечение опасно для жизни, за консультацией по поводу применения любых лекарственных препаратов обращайтесь к врачу.
Печатную версию справочника покупайте в киосках вашего города или закажите в редакции по тел +7 (495)646-57-57 или по электронной почте ls@aif. ru с пометкой ЛС (в письме укажите ФИО, почтовый адрес и телефон).
ru с пометкой ЛС (в письме укажите ФИО, почтовый адрес и телефон).
Яремное венозное давление — обзор
Пациенты с острой тампонадой сердца могут иметь гипотензию с ощутимым растяжением яремной вены. Систолическое АД <90 мм рт. Ст. Требует неотложной помощи с учетом срочного перикардиоцентеза.
Повышенное давление в яремных венах, отдаленные сердечные тоны и дыхательные вариации артериального давления (парадоксальный пульс) составляют классическую «триаду» физических симптомов тампонады сердца.
Центральное венозное давление, как правило, довольно высокое при ПЭ, часто превышает 12 см H 2 O [в норме <5 см H 2 O].
Распознать парадоксальный пульс не сложно и в некоторых случаях очевидно при простой пальпации бедренных артерий.
При использовании метода допплеровского потока для диагностики манжета для измерения давления должна быть медленно спущена, чтобы определить постоянное падение систолического артериального давления на вдохе и выдохе. Интенсивность звука допплеровского потока также изменяется, становясь слабее во время вдоха (указывается уменьшение ударного объема).
Интенсивность звука допплеровского потока также изменяется, становясь слабее во время вдоха (указывается уменьшение ударного объема).
Pulsus paradoxicus весьма наводит на размышления, но не специфичен для тампонады сердца. Дыхательная недостаточность с заметными колебаниями внутригрудного давления также может привести к респираторным колебаниям пульса. Одышка может затруднить распознавание парадоксального пульса.
Key Point
Pulsus paradoxicus — часто упускаемый из виду обнаруженный при физикальном обследовании результат тампонады сердца.
Правосторонняя ЗСН более типична для ТЭЛА и связана с повышенным давлением в яремной вене, гепатомегалией, асцитом и, возможно, плевральным выпотом. В одном исследовании ХСН чаще ассоциировалась с идиопатическим перикардиальным кровотечением. Экспериментальная ПЭ у собак приводит к интерстициальному отеку легких, но в клинических случаях диагноз явной левосторонней ХСН диагностируется редко.
Лихорадка или боль в грудной клетке могут указывать на инфекцию или воспаление в перикардиальном пространстве.
При аускультации сердца при ТЭЛА приглушены сердечные тоны. Шум трения перикарда может указывать на перикардит, но это нетипично для собак и кошек с ПЭ.
Дыхание приглушено, и будет тахипноэ или респираторный дистресс, если плевральный выпот осложняет заболевание перикарда.
Признаки системного заболевания, такого как лимфосаркома или гемангиосаркома селезенки, могут быть обнаружены во время полного физического обследования.
Обследование сердечно-сосудистой системы — AMBOSS
Резюме
Обследование сердечно-сосудистой системы является важным кардиологическим инструментом, который включает оценку жизненно важных функций и пульса в яремной вене, осмотр и пальпацию грудной клетки и, что наиболее важно, аускультацию сердца. Конкретные результаты аускультации при пороках клапанов сердца см. В разделе «Аускультация при пороках клапанов сердца». Конкретные аускультативные данные о пороках сердца см. В разделе «Врожденные пороки сердца». Подробную информацию о конкретных признаках и симптомах сердечно-сосудистых заболеваний можно найти по ссылкам, приведенным ниже.
Конкретные результаты аускультации при пороках клапанов сердца см. В разделе «Аускультация при пороках клапанов сердца». Конкретные аускультативные данные о пороках сердца см. В разделе «Врожденные пороки сердца». Подробную информацию о конкретных признаках и симптомах сердечно-сосудистых заболеваний можно найти по ссылкам, приведенным ниже.
История и общий осмотр
История
[1]
Общий осмотр
[1]
Внешний вид
Кожа и слизистые оболочки
Руки
Лицо
Шея
Другое
Артериальное давление
Подход
[1]
- Перед измерением артериального давления пациенту следует посидеть несколько минут.
- Используйте манжету правильного размера.

- Попросите пациента положить руку на горизонтальную поверхность на уровне сердца.
- Запишите давление в обеих руках и отметьте любые различия.
- Определите значение систолического и диастолического артериального давления (например, аускультативным методом с использованием звуков Короткова над плечевой артерией).
- Повторите измерение.
24-часовое амбулаторное измерение артериального давления может быть полезным для определения среднего и максимального значений артериального давления во время повседневной деятельности.
Интерпретация
- Неправильная установка
- Гипертония белого халата
- Артериосклероз Менкеберга [5]
- Неправильный размер манжеты.
- Аускультативная щель
- Шумы Короткова между систолическим и диастолическим артериальным давлением иногда уменьшаются или исчезают, предположительно из-за повышенной жесткости артерий у гипертоников.

- Когда манжета недостаточно накачана (т. Е. Ниже систолического артериального давления), первое появление звуков Короткова неверно интерпретируется как систолическое артериальное давление (ложно низкое значение).
- Ошибочно заниженное показание можно предотвратить одновременным пальпированием радиального пульса на руке, на которой измеряется артериальное давление.
- Шумы Короткова между систолическим и диастолическим артериальным давлением иногда уменьшаются или исчезают, предположительно из-за повышенной жесткости артерий у гипертоников.
Яремное венозное давление
Яремное венозное давление (JVP) можно использовать для оценки центрального венозного давления (CVP) и предоставляет информацию о состоянии жидкости и сердечной функции.
Подход
[1]
- Пациент должен находиться в положении лежа на спине, туловище поднято до 45 °, голова вытянута назад и повернута влево.
- Определите венозную пульсацию внутренней яремной вены и оцените следующее:
- Высота давления наполнения внутренней яремной вены, измеряя его от вырезки грудины
- Оценка ЦВД, полученная путем прибавления 5 см к высоте JVP
- Характер JVP путем оценки волн JVP
- Если JVP не может быть правильно оценен, следует проверить гепато-яремный рефлюкс.

Интерпретация
[1]
Высота
Символ
Обычная форма волны JVP состоит из трех волн (a, c, v) и двух спусков (x, y).
Pulses
Пульсовая волна возникает при сокращении желудочков во время систолы.
Подход
[1]
Большой палец врача никогда не должен использоваться для измерения пульса, потому что его собственный сильный пульс может быть ошибочно принят за пульс пациента.
Пальпация
[1]
Пульс следует оценивать на предмет частоты, ритма, характера, объема, скорости движения вверх и задержки.
| Пальпация артериального пульса | ||
|---|---|---|
Характеристики пульса | Описание | Возможные причины |
| Частота | ||
| Частота | 1002024131 |
|
| Ритм |
| |
| ||
| ||
| ||
Объем амплитуда) | ||
| ||
| ||
| ||
| Скорость движения импульса вверх (контур волны) | ||
| Задержка |
| |
Осмотр грудной клетки
Подход
[1]
Пациента просят раздеться выше пояса, и врач оценивает следующее:
Пальпация сердца
Верхушечное сокращение
[1]
Верхушечное сокращение ( верхушечный импульс) — это крайний и самый нижний ощутимый сердечный импульс на грудной стенке.
Пальпация верхушечного толчка
[1]
- Подход
- Выполняется в положении лежа на спине с поднятым туловищем на 45 °
- Экзаменатор кладет ладонь на верхушку сердца, чтобы определить место сердцебиения, а затем локализует и оценивает сердечный ритм, пальпируя 2-3 пальцами.

- Если верхушка сердца не пальпируется изначально, пациента следует расположить на левой боковой стороне и пальпировать верхушку сердца во время выдоха.
- Нормальные результаты
902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902
rea
| Аномалии верхушечного толчка [1] | |||
|---|---|---|---|
| Аномалия | Этиология | ||
| Положение | |||
| Характер |
| 908ul длительный, сильный импульс | |
| |||
Другие импульсы
[1]
- Парастернальная приподнятость
- Острые ощущения: ощутимый шум в сердце, обычно в той области, где шум слышен лучше всего.

- Пальпируемые тоны сердца
- Пульсация в эпигастрии
Перкуссия грудной клетки
Хотя перкуссия сердца может предоставить некоторую информацию о размере и форме сердца, она очень ненадежна и зависит от врача, и поэтому имеет ограниченное клиническое применение.
Аускультация сердца
Доступ
[1]
- Пациент должен находиться в положении лежа на спине с поднятым торсом на 45 °.
- Попросите пациента воздержаться от разговора во время оценки сердечных тонов.
- Во время аускультации следует пальпировать радиальный пульс.
- Если тоны сердца слабо слышны, попросите пациента задержать дыхание после выдоха.
- Оцените следующее:
Аускультативные места
[1]
«Все врачи зарабатывают слишком много» (Аортальный, Легочный, Точка Эрба, Трикуспидальный, Митральный)
Тоны сердца
- Первый (S1) и второй (S2) тоны сердца — это физиологические звуки, которые слышны у всех здоровых людей.

- Третий (S3) и четвертый (S4) тоны сердца могут быть физиологическими (особенно у молодых людей, беременных женщин и пожилых людей) или патологическими.
Галопы, исходящие из левой части сердца (наиболее распространенные), становятся мягче с вдохновением, а галопы, исходящие из правой стороны, становятся громче.
Изменения интенсивности
[9]
Повышенная или пониженная интенсивность (громкость) сердечных тонов может указывать на определенные патологии.
S1 интенсивность
- Громко S1
- Мягкий S1
- Переменная интенсивность
S2 интенсивность
Если аортальный и легочный клапаны не закрываются одновременно, при аускультации можно услышать явное расщепление S2.
Дополнительные звуки
[1]
Наличие щелчка при выбросе аорты можно использовать для дифференциации патологического систолического шума стеноза аорты от шума потока. При щелчке шум патологический.
При щелчке шум патологический.
Отсутствие щелчка у пациентов с протезами клапанов может указывать на клапанную недостаточность.
Шумы в сердце
Обзор
[1]
Функциональные и патологические шумы
Шумы могут быть функциональными или патологическими.
3
3 пороки клапанов сердца или пороки сердца)
| Различие между функциональными и патологическими шумами | |||
|---|---|---|---|
| Критерии | Функциональный шум в сердце (физиологический или невиновный) | Патологический шум | |
Интенсивность |
|
| |
| Время |
| ||
| Изменение положения |
| ||
Местоположение и излучение
[1]
Время
[1]
Диастолические шумы почти всегда патологические.
Диастолические шумы могут потребовать определенных маневров, чтобы сделать их более очевидными, например, позволить пациенту сесть и наклониться вперед, чтобы усилить шум аортальной регургитации.
Интенсивность
[1]
Интенсивность относится к громкости шума при аускультации (классы I – VI).
Слабый шум, который можно обнаружить почти сразу
ощутимое волнение
| Степень интенсивности шума [12] | |
|---|---|
| Градационная шкала Левина | Интенсивность |
Степень I | |
Степень III | |
Степень IV |
|
Уровень VI |
|
Хотя большинство шумов III и выше степени являются патологическими, интенсивность шума не всегда коррелирует с тяжестью основного поражения. Например, при большем ДМЖП возникает более мягкий шум, чем при небольшом ДМЖП, а шум тяжелого стеноза аорты может исчезнуть, если у пациента разовьется левосторонняя сердечная недостаточность.
Например, при большем ДМЖП возникает более мягкий шум, чем при небольшом ДМЖП, а шум тяжелого стеноза аорты может исчезнуть, если у пациента разовьется левосторонняя сердечная недостаточность.
Все диастолические шумы и систолические шумы степени II и выше требуют дальнейшей эхокардиографической оценки.
Конфигурация
[1]
Конфигурация описывает изменение интенсивности (громкости) шума, которое определяется градиентом давления, управляющим турбулентным потоком.
- Типы
- Равномерное: неизменная интенсивность
- Крещендо: увеличение интенсивности
- Decrescendo: уменьшение интенсивности
- Крещендо-декрещендо: начальное усиление, за которым следует снижение интенсивности
Частота (шаг)
[1]
Частота шума определяется скоростью турбулентного потока, на который, в свою очередь, влияет градиент давления.
- Высокий шаг: градиент высокого давления и высокоскоростной поток (например, VSD)
- Низкий шаг: градиент низкого давления и низкая скорость потока (например, митральный стеноз)
Маневры
[1]
Некоторые маневры могут быть выполнены, чтобы вызвать изменение интенсивности шума.
946 влево
влево 9022| Маневры и их влияние на шумы | |||
|---|---|---|---|
| Маневры | Влияние на параметры сердца | Влияние на шумы | |
Вдохновение, возникающее из-за шума 36 20 908 сторона сердца | |||
Маневр Вальсальвы / стоя | |||
Приседание / быстрое поднятие лежа ноги | |||
Рукоятка | |||
Сидя и наклонившись вперед | |||
Исключения из маневров
В следующих условиях маневры, увеличивающие предварительную нагрузку, уменьшают интенсивность шума и наоборот.
Маневры, снижающие преднагрузку ЛЖ (например, вдох, маневр Вальсальвы) обычно уменьшают интенсивность шумов, возникающих в левой половине сердца, за исключением HOCM и MVP, при которых уменьшение преднагрузки LV увеличивает интенсивность шума.
Аудиоклипы с примерами бормотания
Диагностика
Визуализация
[13]
Рентген грудной клетки
Тень сердца можно увидеть на рентгеновском снимке грудной клетки.
Эхокардиография
- Трансторакальная эхокардиография (ТТЕ)
- Неинвазивное ультразвуковое исследование сердца, при котором датчик помещается на переднюю грудную стенку и эпигастрий.
- Рекомендуется для первоначальной оценки патологических шумов (напр.g., диастолический шум, поздний систолический шум, все симптоматические шумы) [14]
- Используется для оценки клапанной функции путем определения следующего:
- Средний градиент давления
- Площадь клапана: уменьшена при стенозе клапана (например, небольшая площадь клапана с высоким градиентом давления указывает на тяжелый стеноз)
- Количество рефлюкса при цветном дуплексном сканировании: увеличение при клапанной недостаточности
- Используется для оценки сократимости миокарда (например,g.
 , снижение сократительной способности при сердечной недостаточности, нарушения движения стенки сердца при инфаркте миокарда, гипокинезия правого желудочка при тромбоэмболии легочной артерии)
, снижение сократительной способности при сердечной недостаточности, нарушения движения стенки сердца при инфаркте миокарда, гипокинезия правого желудочка при тромбоэмболии легочной артерии) - Используется для диагностики других патологий (например, дефекты перегородки, аневризмы, тромбы, вегетации, выпоты в перикарде)
- Чреспищеводная эхокардиография (ЧЭ)
Инвазивные тесты
[13]
Диагностика тромбоэмболии легочной артерии | Последипломный медицинский журнал
Тромботическая тромбоэмболия легочной артерии — это не изолированное заболевание грудной клетки, а осложнение тромбоза глубоких вен (ТГВ).Таким образом, ТГВ и тромбоэмболия легочной артерии являются частями одного и того же процесса — венозной тромбоэмболии (ВТЭ). Признаки тромбоза нижних конечностей обнаруживаются примерно у 70% пациентов, перенесших тромбоэмболию легочной артерии. 1 И наоборот, тромбоэмболия легочной артерии встречается почти у 50% пациентов с проксимальным ТГВ ног (в подколенных и / или более проксимальных венах) и менее вероятна, когда тромб ограничивается венами голени. В редких случаях источником эмболов являются подвздошные вены, почечные вены, правые отделы сердца или вены верхних конечностей; клинические обстоятельства обычно указывают на эти необычные места. 2
В редких случаях источником эмболов являются подвздошные вены, почечные вены, правые отделы сердца или вены верхних конечностей; клинические обстоятельства обычно указывают на эти необычные места. 2
Последовательное течение большинства случаев ВТЭ с прогрессированием от ТГВ теленка до проксимального ТГВ и впоследствии до тромбоэмболии легочной артерии имеет важное диагностическое значение. Во-первых, выявление бессимптомного ТГВ может косвенно установить диагноз тромбоэмболии легочной артерии; это полезно, когда первоначальные тесты на тромбоэмболию легочной артерии не являются диагностическими. 3, 4 Во-вторых, если проксимальный ТГВ можно исключить, существует низкий краткосрочный риск тромбоэмболии легочной артерии с недиагностическим тестом на тромбоэмболию легочной артерии при поступлении. 5– 7 В-третьих, если проксимальный ТГВ исключен при обращении и не развивается в течение двух недель, пациенты с недиагностическими тестами на легочную эмболию имеют низкий долгосрочный риск последующей ВТЭ.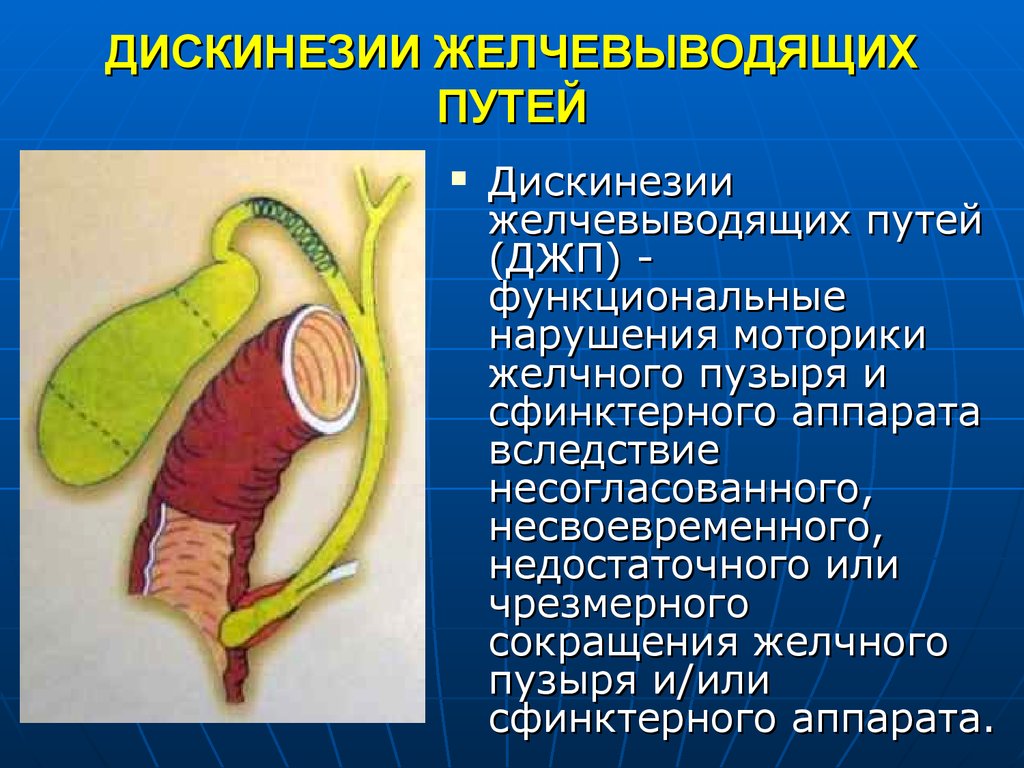 2, 5– 7
2, 5– 7
ФАКТОРЫ РИСКА И СТРАТИФИКАЦИЯ РИСКА
Факторы, предрасполагающие к ВТЭ, в целом соответствуют триаде Вирхова: венозный застой, повреждение стенки вены и повышенная свертываемость крови (вставка 1).Выявление факторов риска помогает в клинической диагностике ВТЭ и помогает принимать решения о повторном тестировании в пограничных случаях. Первичные «тромбофильные» аномалии должны взаимодействовать с приобретенными факторами риска до возникновения тромбоза; они обычно обнаруживаются после тромбоэмболического события. Следовательно, риск ВТЭ лучше всего оценивать, признавая наличие известных «клинических» факторов риска. Тем не менее, исследования тромбофилических расстройств при последующем наблюдении следует рассматривать в тех случаях, когда нет другого очевидного объяснения.У многих пациентов присутствует несколько факторов риска, и риски являются кумулятивными. 2 У половины пациентов ВТЭ развивается во время пребывания в больнице или при длительном лечении, а остальные в равной степени делятся на идиопатические случаи и пациенты с признанными факторами риска. 8 Многие случаи остаются нераспознанными и, следовательно, не получают лечения с серьезными исходами.
8 Многие случаи остаются нераспознанными и, следовательно, не получают лечения с серьезными исходами.
Вставка 1:
Факторы риска венозной тромбоэмболической болезни
Приобретенные факторы — венозный застой или травма, вторичные гиперкоагуляционные состояния:
Иммобилизация или другая причина венозного застоя (например, инсульт, длительное путешествие).
Серьезная травма или операция в течение четырех недель.
Активное злокачественное новообразование (лечение в течение предыдущих шести месяцев или паллиативная терапия).
Венозная тромбоэмболия, подтвержденная ранее.
Пониженный сердечный выброс (застойная сердечная недостаточность).

Ожирение, пожилой возраст.
Беременность, ранний послеродовой период, прием эстрогенов.
Постоянные катетеры и электроды в магистральных венах и правом отделе сердца.
Приобретенные тромботические нарушения — например, антифосфолипидные антитела, гепарин-индуцированная тромбоцитопения, тромбоцитоз, постспленэктомия.
Наследственные факторы — состояния первичной гиперкоагуляции (тромбофилия):
Дефицит антитромбина, протеина С или S.
Устойчивость к активированному протеину C (фактор V Лейдена).
Мутация гена протромбина (полиморфизм G20210A).
Повышенный ингибитор активатора плазминогена, нарушения плазминогена.

Гипергомоцистеинемия.
Высокая концентрация фактора VIII в плазме.
Хотя общую частоту тромбоэмболии легочной артерии невозможно точно оценить, можно оценить заболеваемость в определенных группах риска (таблица 1). В серии хирургических вмешательств риск ВТЭ быстро возрастает с возрастом, продолжительностью анестезии и наличием ранее перенесенной ВТЭ или рака. Заболеваемость наиболее высока у тех, кто перенес неотложную операцию после травмы (например, перелома бедра) и операции на органах малого таза. В акушерстве высока частота ВТЭ, особенно при оперативных родах.Хирургия предрасполагает пациентов к тромбоэмболии легочной артерии даже через месяц после операции. У медицинских пациентов ВТЭ часто встречается при кардиореспираторных нарушениях (например, застойной сердечной недостаточности, тяжелой хронической болезни дыхательных путей), при неподвижности ног (из-за инсульта и других неврологических заболеваний) и при раке. 2
2
Таблица 1
Заболеваемость венозной тромбоэмболией различных категорий риска
ПАТОФИЗИОЛОГИЯ И КЛИНИЧЕСКАЯ ПРЕЗЕНТАЦИЯ
Поскольку степень и продолжительность эмболической обструкции широко варьируются, тромбоэмболия легочной артерии может приводить к сильно различающимся клиническим картинам.Не считая хронической тромбоэмболической легочной гипертензии, легочную эмболию удобно разделить на три основных типа (таблица 2). Первым и наиболее частым проявлением является одышка с плевритной болью и кровохарканьем или без них (острая легочная эмболия). Второе проявление — гемодинамическая нестабильность, связанная с острой массивной тромбоэмболией легочной артерии. Третье и наименее распространенное проявление имитирует сердечную недостаточность или вялотекущую пневмонию, особенно у пожилых людей (подострая массивная тромбоэмболия легочной артерии). 2
Таблица 2
Клинические формы тромбоэмболии легочной артерии
Острая легочная эмболия малой
Небольшой эмбол часто протекает бессимптомно. Если симптомы все же развиваются, самым частым является одышка при физической нагрузке. Иногда первое отклонение, которое отмечает пациент, возникает в результате инфаркта легкого, который возникает при закупорке ветвей легочной артерии среднего размера. Развивается резкая плевритная боль и может быть сопутствующее кровохарканье.Пациент дышит учащенно и поверхностно из-за плевритной боли, но не цианозируется, потому что нарушение газообмена незначительное. Могут быть обнаружены признаки инфаркта легкого: смесь уплотнения и выпота, возможно, с шумом трения плевры. Лихорадка является обычным явлением, и иногда ее трудно отличить от инфекционного плеврита. Повышенная температура и боль часто вызывают синусовую тахикардию. Поскольку легочная эмболия не затрагивает правый желудочек, сердечный выброс в норме, гипотония не возникает, а венозное давление и тоны сердца в норме.Распространенное заблуждение состоит в том, что часто присутствует громкий легочный компонент второго тона сердца; это не так, потому что давление в правом отделе сердца в норме или лишь немного повышено.
Если симптомы все же развиваются, самым частым является одышка при физической нагрузке. Иногда первое отклонение, которое отмечает пациент, возникает в результате инфаркта легкого, который возникает при закупорке ветвей легочной артерии среднего размера. Развивается резкая плевритная боль и может быть сопутствующее кровохарканье.Пациент дышит учащенно и поверхностно из-за плевритной боли, но не цианозируется, потому что нарушение газообмена незначительное. Могут быть обнаружены признаки инфаркта легкого: смесь уплотнения и выпота, возможно, с шумом трения плевры. Лихорадка является обычным явлением, и иногда ее трудно отличить от инфекционного плеврита. Повышенная температура и боль часто вызывают синусовую тахикардию. Поскольку легочная эмболия не затрагивает правый желудочек, сердечный выброс в норме, гипотония не возникает, а венозное давление и тоны сердца в норме.Распространенное заблуждение состоит в том, что часто присутствует громкий легочный компонент второго тона сердца; это не так, потому что давление в правом отделе сердца в норме или лишь немного повышено. 2
2
Острая массивная тромбоэмболия легочной артерии
При внезапной обструкции> 50% легочного кровообращения происходит значительное увеличение постнагрузки правого желудочка и, если необходимо поддерживать сердечный выброс, последующее повышение систолического давления в легочной артерии и увеличение работы правого желудочка.Если эта работа не может продолжаться, возникает острая правожелудочковая сердечная недостаточность. Конечное диастолическое давление в правом желудочке и давление в правом предсердии повышаются примерно до 15–20 мм рт. Ст. При отказе желудочка. Расширение правого желудочка приводит к трикуспидальной регургитации и может нарушить наполнение левого желудочка. Сердечный выброс падает, и у пациента возникает гипотензия. Падение аортального давления и повышение давления в правом желудочке может вызвать ишемию правого желудочка из-за критического снижения перфузии правой коронарной артерии.
Артериальная гипоксемия примерно коррелирует со степенью эмболии, если ранее не было сердечно-легочного заболевания. Массивная тромбоэмболия легочной артерии без гипоксемии встречается настолько редко, что если артериальное давление кислорода (Pao 2 ) в норме, следует рассмотреть альтернативный диагноз. Основными причинами гипоксемии являются несоответствие вентиляции и перфузии, шунтирование через области коллапса и инфаркта и / или через открытое овальное отверстие, а также низкое насыщение смешанной венозной крови кислородом из-за снижения сердечного выброса.Гипоксемия снижает доставку кислорода к тканям и может препятствовать адаптации кровообращения за счет сосудорасширяющего действия.
Массивная тромбоэмболия легочной артерии без гипоксемии встречается настолько редко, что если артериальное давление кислорода (Pao 2 ) в норме, следует рассмотреть альтернативный диагноз. Основными причинами гипоксемии являются несоответствие вентиляции и перфузии, шунтирование через области коллапса и инфаркта и / или через открытое овальное отверстие, а также низкое насыщение смешанной венозной крови кислородом из-за снижения сердечного выброса.Гипоксемия снижает доставку кислорода к тканям и может препятствовать адаптации кровообращения за счет сосудорасширяющего действия.
Клинические особенности острой массивной тромбоэмболии легочной артерии можно объяснить этими патофизиологическими изменениями (таблица 2). У пациента возникает острое расстройство, сильная одышка и может быть обморок из-за сочетания гипоксемии и низкого сердечного выброса. Сочетание гипотензии, гипоксемии и повышенной сердечной работы может вызвать стенокардию.Физические признаки — это снижение сердечного выброса, то есть выраженная синусовая тахикардия, гипотензия и охлаждение периферии. У пациента явно одышка (но не ортопноэ), цианоз и признаки острого напряжения правых отделов сердца: повышенное венозное давление, которое часто трудно оценить из-за дыхательной недостаточности, ритм галопа в нижней части грудины и большие доли секунды. сердечный звук из-за отсроченного выброса правого желудочка, который трудно обнаружить из-за сопутствующей тахикардии.Легочный компонент второго тона сердца обычно негромкий, потому что давление в легочной артерии повышено лишь умеренно. 2
У пациента явно одышка (но не ортопноэ), цианоз и признаки острого напряжения правых отделов сердца: повышенное венозное давление, которое часто трудно оценить из-за дыхательной недостаточности, ритм галопа в нижней части грудины и большие доли секунды. сердечный звук из-за отсроченного выброса правого желудочка, который трудно обнаружить из-за сопутствующей тахикардии.Легочный компонент второго тона сердца обычно негромкий, потому что давление в легочной артерии повышено лишь умеренно. 2
Уменьшение наполнения левого желудочка объясняет, почему одышка у пациентов с острой массивной тромбоэмболией легочной артерии облегчается маневрами, которые увеличивают системный венозный возврат и, следовательно, преднагрузкой левого желудочка, такими как лежание на плоской поверхности или введение коллоида внутривенно. Это контрастирует с одышкой у пациентов с левожелудочковой недостаточностью, которая облегчается сидением в вертикальном положении и вмешательствами, направленными на снижение преднагрузки левого желудочка, такими как лечение диуретиками.
Подострая массивная тромбоэмболия легочной артерии
Это вызвано множественными эмболами небольшого или среднего размера, которые накапливаются в течение нескольких недель. Поскольку обструкция возникает медленно, у правого желудочка есть время адаптироваться; следовательно, систолическое давление в правом желудочке выше, чем при острой тромбоэмболии легочной артерии. Повышение конечного диастолического давления в правом желудочке и давления в правом предсердии происходит в меньшей степени, чем при острой массивной тромбоэмболии легочной артерии, поскольку есть время для адаптации и степень правожелудочковой недостаточности меньше для данной степени обструкции легочной артерии.Основные симптомы — усиление одышки и снижение толерантности к физическим нагрузкам. Артериальное давление и частота пульса обычно в норме, потому что сердечный выброс в норме. Обычно венозное давление повышается, и в нижней части грудины слышен третий тон сердца, который может усиливаться при вдохе. Также могут наблюдаться периодические симптомы и признаки инфаркта легкого, возникшего во время нарастания непроходимости. В запущенных случаях снижается сердечный выброс и развивается явная правожелудочковая сердечная недостаточность.Дальнейшая тромбоэмболия легочной артерии может изменить картину до такой, как острая массивная тромбоэмболия легочной артерии. 2
Также могут наблюдаться периодические симптомы и признаки инфаркта легкого, возникшего во время нарастания непроходимости. В запущенных случаях снижается сердечный выброс и развивается явная правожелудочковая сердечная недостаточность.Дальнейшая тромбоэмболия легочной артерии может изменить картину до такой, как острая массивная тромбоэмболия легочной артерии. 2
ПРОЦЕДУРЫ ДИАГНОСТИКИ
Диагностика тромбоэмболии легочной артерии является сложной задачей, особенно при сопутствующем заболевании сердца или легких, и заведомо неточна, если основана только на клинических признаках. Примерно двое из трех пациентов с подозрением на ТГВ или тромбоэмболию легочной артерии не имеют этих состояний. 9, 10 Очень редко тромбоэмболия легочной артерии проявляется настолько драматично, что диагноз становится интуитивно очевидным и лечение будет начато, но обычное проявление часто бывает расплывчатым и вариабельным по степени тяжести, поэтому необходимы дальнейшие исследования для установления диагноза. или исключить диагноз.
или исключить диагноз.
Оценка предтестовой клинической вероятности венозной тромбоэмболии
Приняв систему тщательной стратификации, клиницист может более подходящим образом выбрать дальнейшие исследования для подтверждения или исключения тромбоэмболии легочной артерии и спрогнозировать вероятность тромбоэмболии легочной артерии после дальнейшего объективного тестирования (пост-тестовая вероятность). Это помогает разделить пациентов на клинически полезные группы, чтобы избежать ненужных анализов и минимизировать риск. Например, в сочетании с отрицательным тестом на D-димер стратификация исключает легочную эмболию у амбулаторных пациентов с низкой вероятностью до теста.У пациентов со средней или высокой клинической вероятностью или стационарных пациентов требуется дальнейшее тестирование.
Клиническая вероятность тромбоэмболии легочной артерии определяется после рассмотрения основных факторов риска (наиболее частыми из них являются иммобилизация, переломы нижних конечностей и недавнее серьезное хирургическое вмешательство), клинических проявлений (включая наличие или отсутствие другого разумного клинического объяснения) и основных исследований (электрокардиография и простое обследование). рентгенограмма грудной клетки). Общепринятые характеристики этих клинических оценок приведены в таблице 3.
рентгенограмма грудной клетки). Общепринятые характеристики этих клинических оценок приведены в таблице 3.
Таблица 3
Оценка (до тестирования) клинической вероятности тромбоэмболии легочной артерии
Почти все пациенты с тромбоэмболией легочной артерии будут иметь одно или несколько внезапных приступов одышки, тахипноэ (> 20 вдохов / мин) или боли в груди (плевритной или внутриутробной) 9 ; если клиницист запомнит эти три особенности, возможность легочной эмболии редко будет упускаться из виду. Когда эти клинические признаки связаны с электрокардиографическими признаками деформации правого желудочка и / или радиологическими признаками пухлых ворот, инфаркта легкого или олигемии, вероятность тромбоэмболии легочной артерии высока, и она еще больше усиливается при наличии факторов риска ВТЭ и артериальной крови. гипоксемия с гипокапнией.Напротив, отсутствие всех этих трех клинических признаков практически исключает диагноз тромбоэмболии легочной артерии. 2, 11, 12 При отсутствии основных факторов риска ВТЭ, недостаточности типичных признаков тромбоэмболии легочной артерии и / или ТГВ, а также положительных указаний на наличие альтернативного диагноза (например, лихорадка, рентгенологический свидетельство отека или уплотнения легких), прогнозируемая вероятность тромбоэмболии легочной артерии низкая.
2, 11, 12 При отсутствии основных факторов риска ВТЭ, недостаточности типичных признаков тромбоэмболии легочной артерии и / или ТГВ, а также положительных указаний на наличие альтернативного диагноза (например, лихорадка, рентгенологический свидетельство отека или уплотнения легких), прогнозируемая вероятность тромбоэмболии легочной артерии низкая.
Несколько исследований показали, что хорошо описанные клинические эмпирические оценки или явные правила прогнозирования предтестовой вероятности тромбоэмболии легочной артерии могут использоваться для безопасного ведения пациентов с подозрением на наличие этого заболевания. 6, 12– 18 Однако в этих исследованиях участвовали опытные клиницисты, использующие определенные критерии в соответствии с протоколом исследования; это сильно отличается от ситуации в отделении неотложной помощи, где решения часто принимаются младшими врачами, чья способность точно оценить вероятность тромбоэмболии легочной артерии намного меньше, чем у их пожилых людей. Неясно, дают ли явные правила прогнозирования достаточное преимущество перед эмпирической оценкой. 17
Неясно, дают ли явные правила прогнозирования достаточное преимущество перед эмпирической оценкой. 17
Электрокардиография
При малой тромбоэмболии легочной артерии нет реального гемодинамического стресса, и поэтому единственным признаком является синусовая тахикардия.При массивной тромбоэмболии легочной артерии можно увидеть признаки деформации правых отделов сердца (сдвиг вправо оси QRS, преходящая блокада правой ножки пучка Гиса, картина Qr в V1, инверсия зубца T в отведениях V1–3, S I Q III T III , P pulmonale), но эти признаки неспецифичны. 9, 13, 19 Основная ценность электрокардиографии заключается в исключении других возможных диагнозов, таких как инфаркт миокарда или перикардит.
Рентгенография грудной клетки
Результаты рентгенограммы также неспецифичны, но могут быть полезны. 13, 15 Нормальная пленка совместима со всеми типами тромбоэмболии легочной артерии; Фактически, нормальная пленка у пациента с тяжелой острой одышкой без хрипов очень подозрительна на тромбоэмболию легочной артерии.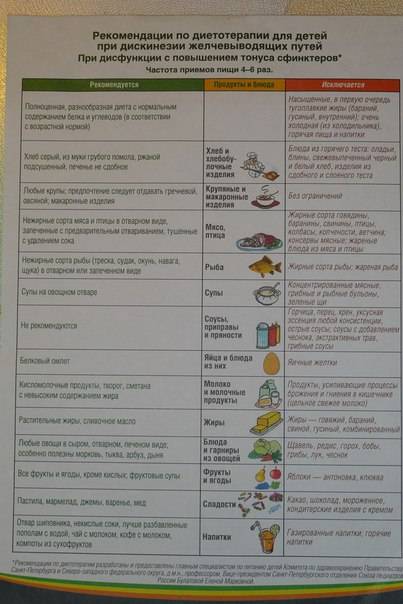 В полях легких могут быть признаки инфаркта легких: периферические помутнения, иногда клиновидные или полукруглые, расположенные вдоль плевральной поверхности (горбинка Хэмптона). Ателектаз, небольшой плевральный выпот и приподнятая диафрагма имеют низкую специфичность для тромбоэмболии легочной артерии. При массивной тромбоэмболии легочной артерии можно увидеть пухлую тень легочной артерии, когда давление в легочной артерии повышено.Возможно, удастся обнаружить области олигемии в тех частях легкого, которые поражены эмболами (признак Вестермарка), но это сложно для того типа пленки, который обычно доступен в острой ситуации. Рентгенограмма полезна для исключения других состояний, имитирующих тромбоэмболию легочной артерии (пневмоторакс, пневмония, левожелудочковая недостаточность, опухоль, перелом ребра, массивный плевральный выпот, долевой коллапс), но тромбоэмболия легочной артерии может сосуществовать с другими сердечно-легочными процессами. Рентгенограмма также необходима для правильной интерпретации сканирования легких.
В полях легких могут быть признаки инфаркта легких: периферические помутнения, иногда клиновидные или полукруглые, расположенные вдоль плевральной поверхности (горбинка Хэмптона). Ателектаз, небольшой плевральный выпот и приподнятая диафрагма имеют низкую специфичность для тромбоэмболии легочной артерии. При массивной тромбоэмболии легочной артерии можно увидеть пухлую тень легочной артерии, когда давление в легочной артерии повышено.Возможно, удастся обнаружить области олигемии в тех частях легкого, которые поражены эмболами (признак Вестермарка), но это сложно для того типа пленки, который обычно доступен в острой ситуации. Рентгенограмма полезна для исключения других состояний, имитирующих тромбоэмболию легочной артерии (пневмоторакс, пневмония, левожелудочковая недостаточность, опухоль, перелом ребра, массивный плевральный выпот, долевой коллапс), но тромбоэмболия легочной артерии может сосуществовать с другими сердечно-легочными процессами. Рентгенограмма также необходима для правильной интерпретации сканирования легких. 2, 11
2, 11
Эхокардиография
Трансторакальная эхокардиография редко позволяет напрямую визуализировать легочную эмболию 20 , но может выявить тромб, плавающий «в пути» в правом предсердии или желудочке. С помощью чреспищеводной эхокардиографии можно визуализировать массивные эмболы в центральных легочных артериях. 21
При массивной тромбоэмболии легочной артерии правый желудочек расширен и гипокинетичен с аномальным движением межжелудочковой перегородки.Нижняя полая вена не разрушается при вдохе. К сожалению, обнаружение дисфункции правого желудочка неспецифично 20 , и определенные состояния, которые обычно путают с тромбоэмболией легочной артерии (например, обострения хронической обструктивной болезни легких или кардиомиопатия), также связаны с нарушением функции правого желудочка. Метод Доплера позволяет выявить легочную гипертензию и вместе с контрастной эхокардиографией полезен для диагностики открытого овального отверстия, которое может указывать на приближающуюся парадоксальную эмболию.
Хотя прямая эхокардиографическая визуализация внутрипросветных тромбов у пациентов с подозрением на тромбоэмболию легочной артерии является почти исключительным событием, и даже когда эхокардиография дает только косвенные признаки, совместимые с гемодинамическими последствиями массивной тромбоэмболии легочной артерии, она помогает исключить или предложить альтернативные причины гемодинамической нестабильности (аортальная нестабильность). расслоение, разрыв межжелудочковой перегородки, тампонада сердца и т. д.). Для нестабильного гипотензивного пациента, нуждающегося в немедленном лечении, такая информация имеет большое значение. 22 Однако, поскольку правый желудочек может не проявлять дисфункции даже у пациентов с массивной тромбоэмболией легочной артерии, эхокардиографию следует рассматривать как вспомогательный, а не основной диагностический тест при тромбоэмболии легочной артерии. 2, 20
Газы артериальной крови
Характерными изменениями являются пониженное Pao 2 и артериальное давление углекислого газа (Paco 2 ), которое является нормальным или пониженным из-за гипервентиляции. Пао 2 почти никогда не бывает нормальным у пациента с массивной тромбоэмболией легочной артерии, но может быть нормальным при малой тромбоэмболии легочной артерии, в основном из-за гипервентиляции. В таких случаях расширение альвеолоартериального градиента Po 2 (> 20 мм рт. Ст.) Может быть более чувствительным, чем только Pao 2 . И гипоксемия, и широкий альвеолоартериальный Po 2 , очевидно, могут быть вызваны многими другими причинами. Следовательно, газы крови могут усилить подозрение на тромбоэмболию легочной артерии и внести свой вклад в клиническую оценку, но они не имеют достаточной дискриминантной ценности, чтобы сделать возможным подтверждение или исключение тромбоэмболии легочной артерии. 9, 11, 13, 14, 23
Пао 2 почти никогда не бывает нормальным у пациента с массивной тромбоэмболией легочной артерии, но может быть нормальным при малой тромбоэмболии легочной артерии, в основном из-за гипервентиляции. В таких случаях расширение альвеолоартериального градиента Po 2 (> 20 мм рт. Ст.) Может быть более чувствительным, чем только Pao 2 . И гипоксемия, и широкий альвеолоартериальный Po 2 , очевидно, могут быть вызваны многими другими причинами. Следовательно, газы крови могут усилить подозрение на тромбоэмболию легочной артерии и внести свой вклад в клиническую оценку, но они не имеют достаточной дискриминантной ценности, чтобы сделать возможным подтверждение или исключение тромбоэмболии легочной артерии. 9, 11, 13, 14, 23
Биохимия
Ни один анализ крови не диагностирует тромбоэмболию легочной артерии. Хотя на эндогенный фибринолиз указывает чувствительный анализ продуктов разложения поперечно-сшитого фибрина (D-димеры), этот тест имеет низкую специфичность и дает положительный результат не только при наличии ВТЭ, но и при наличии диссеминированного внутрисосудистого свертывания, воспалительных заболеваний, злокачественных новообразований и т.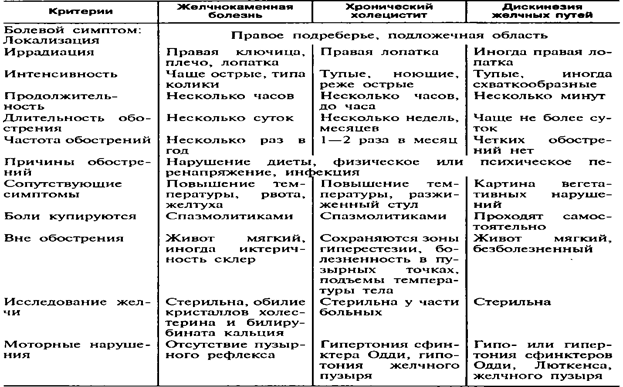 Д. и после травмы или операции.Хотя отрицательный тест может быть достаточно убедительным доказательством того, что свертывания крови не произошло и что антикоагулянты можно не применять, положительный тест не может подтвердить ВТЭ. Тест может сократить количество визуализационных исследований у амбулаторных пациентов с низкой вероятностью ВТЭ перед тестированием. 7, 24– 27 Однако, если есть серьезное клиническое подозрение на острую тромбоэмболию легочной артерии, диагностические тесты должны продолжаться, несмотря на нормальный D-димер (фактически, анализ D-димера бесполезен для пациентов с высокая клиническая вероятность тромбоэмболии легочной артерии).У пожилых или стационарных пациентов D-димер сохраняет высокую отрицательную прогностическую ценность, но является нормальным для менее чем 20% пациентов и, следовательно, не очень полезен. 28
Д. и после травмы или операции.Хотя отрицательный тест может быть достаточно убедительным доказательством того, что свертывания крови не произошло и что антикоагулянты можно не применять, положительный тест не может подтвердить ВТЭ. Тест может сократить количество визуализационных исследований у амбулаторных пациентов с низкой вероятностью ВТЭ перед тестированием. 7, 24– 27 Однако, если есть серьезное клиническое подозрение на острую тромбоэмболию легочной артерии, диагностические тесты должны продолжаться, несмотря на нормальный D-димер (фактически, анализ D-димера бесполезен для пациентов с высокая клиническая вероятность тромбоэмболии легочной артерии).У пожилых или стационарных пациентов D-димер сохраняет высокую отрицательную прогностическую ценность, но является нормальным для менее чем 20% пациентов и, следовательно, не очень полезен. 28
Не все методы тестирования D-димера обладают достаточной чувствительностью, но быстрые тесты с отрицательной прогностической ценностью, приближающейся к 100% (например, VIDAS DD), сопоставимы с надежными, но трудоемкими и трудоемкими обычными тестами ELISA. 12, 17, 25 Клиницисты должны знать характеристики теста, используемого в их больнице.
12, 17, 25 Клиницисты должны знать характеристики теста, используемого в их больнице.
Сцинтиграфия легких
Нормальное сканирование перфузии по существу исключает диагноз недавней тромбоэмболии легочной артерии, поскольку окклюзионная тромбоэмболия легочной артерии всех типов вызывает дефект перфузии. Нормальные результаты почти никогда не связаны с рецидивом тромбоэмболии легочной артерии, даже если не принимать антикоагулянты. 6, 20, 24, 29– 34 Однако нормальное сканирование перфузии обнаруживается только у меньшинства (около четверти) пациентов с подозрением на тромбоэмболию легочной артерии. 6, 15
Сканирование легких — это косвенный метод диагностики, так как он не обнаруживает сам эмбол, а только его последствие — нарушение перфузии. Многие состояния, помимо тромбоэмболии легочной артерии, такие как опухоли, уплотнение, левосторонняя сердечная недостаточность, буллезные поражения, фиброз легких и обструктивная болезнь дыхательных путей, также могут вызывать дефекты перфузии. Добавление сканирования вентиляции увеличивает специфичность сцинтиграфии. Легочная эмболия обычно вызывает дефект перфузии, но не вентиляции («несоответствие»), в то время как большинство других состояний вызывает дефект вентиляции в той же области, что и дефект перфузии (совпадающие дефекты).Легочная эмболия также может привести к подобным дефектам, когда произошел инфаркт, но в этой ситуации рентгенограмма грудной клетки почти всегда показывает затенение в области дефекта сканирования.
Добавление сканирования вентиляции увеличивает специфичность сцинтиграфии. Легочная эмболия обычно вызывает дефект перфузии, но не вентиляции («несоответствие»), в то время как большинство других состояний вызывает дефект вентиляции в той же области, что и дефект перфузии (совпадающие дефекты).Легочная эмболия также может привести к подобным дефектам, когда произошел инфаркт, но в этой ситуации рентгенограмма грудной клетки почти всегда показывает затенение в области дефекта сканирования.
Вероятность того, что дефекты перфузии вызваны тромбоэмболией легочной артерии, может быть оценена как высокая, средняя или низкая в зависимости от типа аномалии сканирования. 15, 35 Если сканирование относится к типу высокой вероятности (множественные сегментарные или более крупные дефекты перфузии при нормальной вентиляции), вероятность того, что у пациента есть тромбоэмболия легочной артерии, составляет> 85%.Это означает, что около 15% пациентов с высокой вероятностью сканирования не имеют тромбоэмболии легочной артерии и поэтому подвергаются чрезмерному лечению. У большинства пациентов с клиническим подозрением на тромбоэмболию легочной артерии не проводится сканирование с высокой вероятностью, а вместо этого проводится сканирование с низкой или средней вероятностью (= недиагностическое сканирование), и у этих пациентов распространенность тромбоэмболии легочной артерии составляет около 25%. 15 Принятие во внимание клинической оценки повышает диагностическую точность (когда клиническая вероятность тромбоэмболии легочной артерии и интерпретация сканирования совпадают, возможность диагностировать или исключить тромбоэмболию легочной артерии оптимизирована), но диагноз все же можно поставить или исключить с точностью до только около трети пациентов.Сканирование с низкой вероятностью не исключает тромбоэмболию легочной артерии, но на самом деле вероятность тромбоэмболии легочной артерии составляет до 40% при высокой клинической вероятности. 15, 17, 18
У большинства пациентов с клиническим подозрением на тромбоэмболию легочной артерии не проводится сканирование с высокой вероятностью, а вместо этого проводится сканирование с низкой или средней вероятностью (= недиагностическое сканирование), и у этих пациентов распространенность тромбоэмболии легочной артерии составляет около 25%. 15 Принятие во внимание клинической оценки повышает диагностическую точность (когда клиническая вероятность тромбоэмболии легочной артерии и интерпретация сканирования совпадают, возможность диагностировать или исключить тромбоэмболию легочной артерии оптимизирована), но диагноз все же можно поставить или исключить с точностью до только около трети пациентов.Сканирование с низкой вероятностью не исключает тромбоэмболию легочной артерии, но на самом деле вероятность тромбоэмболии легочной артерии составляет до 40% при высокой клинической вероятности. 15, 17, 18
Вентиляционное сканирование не показано в случаях с субсегментарным дефектом на перфузионном сканировании, потому что по определению это не может привести к вентиляции-перфузионному сканированию с высокой вероятностью. Вентиляционное сканирование показано в случаях с сегментарными дефектами на перфузионном сканировании, в противном случае оно не может привести к вентиляционно-перфузионному сканированию с высокой вероятностью.Теоретически добавление вентиляционного сканирования должно повысить эффективность визуализации перфузии, но исследование PIOPED показало, что такое преимущество незначительно. 15 Дефекты перфузии вследствие тромбоэмболии легочной артерии чаще всего имеют клиновидную форму. В исследовании PISA-PED, когда только клиновидные дефекты были классифицированы как подозрительные на тромбоэмболию легочной артерии, перфузионная сцинтиграфия без использования вентиляционного сканирования в сочетании с клинической оценкой вероятности тромбоэмболии легочной артерии позволила подтвердить или исключить тромбоэмболию легочной артерии у 76% пациентов. при аномальных сканированиях с точностью 97%. 13, 36 Это говорит о том, что там, где визуализация вентиляции недоступна, приемлемо только сканирование перфузии.
Вентиляционное сканирование показано в случаях с сегментарными дефектами на перфузионном сканировании, в противном случае оно не может привести к вентиляционно-перфузионному сканированию с высокой вероятностью.Теоретически добавление вентиляционного сканирования должно повысить эффективность визуализации перфузии, но исследование PIOPED показало, что такое преимущество незначительно. 15 Дефекты перфузии вследствие тромбоэмболии легочной артерии чаще всего имеют клиновидную форму. В исследовании PISA-PED, когда только клиновидные дефекты были классифицированы как подозрительные на тромбоэмболию легочной артерии, перфузионная сцинтиграфия без использования вентиляционного сканирования в сочетании с клинической оценкой вероятности тромбоэмболии легочной артерии позволила подтвердить или исключить тромбоэмболию легочной артерии у 76% пациентов. при аномальных сканированиях с точностью 97%. 13, 36 Это говорит о том, что там, где визуализация вентиляции недоступна, приемлемо только сканирование перфузии. Простые критерии PISA-PED — привлекательная альтернатива сложным критериям PIOPED. 11
Простые критерии PISA-PED — привлекательная альтернатива сложным критериям PIOPED. 11
Хотя сканирование легких часто является неточным руководством, оно полезно при принятии клинических решений: нормальное сканирование или сканирование с низкой вероятностью с низкой клинической вероятностью тромбоэмболии легочной артерии означает, что лечение при подозрении на тромбоэмболию легочной артерии может быть приостановлено, а сканирование с высокой вероятностью высокая клиническая вероятность тромбоэмболии легочной артерии означает, что лечение обязательно.Дальнейшие объективные тесты на ТГВ и / или тромбоэмболию легочной артерии должны использоваться, чтобы выбрать терапию у пациентов, находящихся между этими крайностями и у которых клиническая вероятность тромбоэмболии легочной артерии и интерпретация результатов сканирования не согласуются. Важный принцип заключается в том, что при сканировании аномальных легких знание клинической вероятности имеет важное значение для интерпретации в отчете, означающего , но не должно влиять на его описание .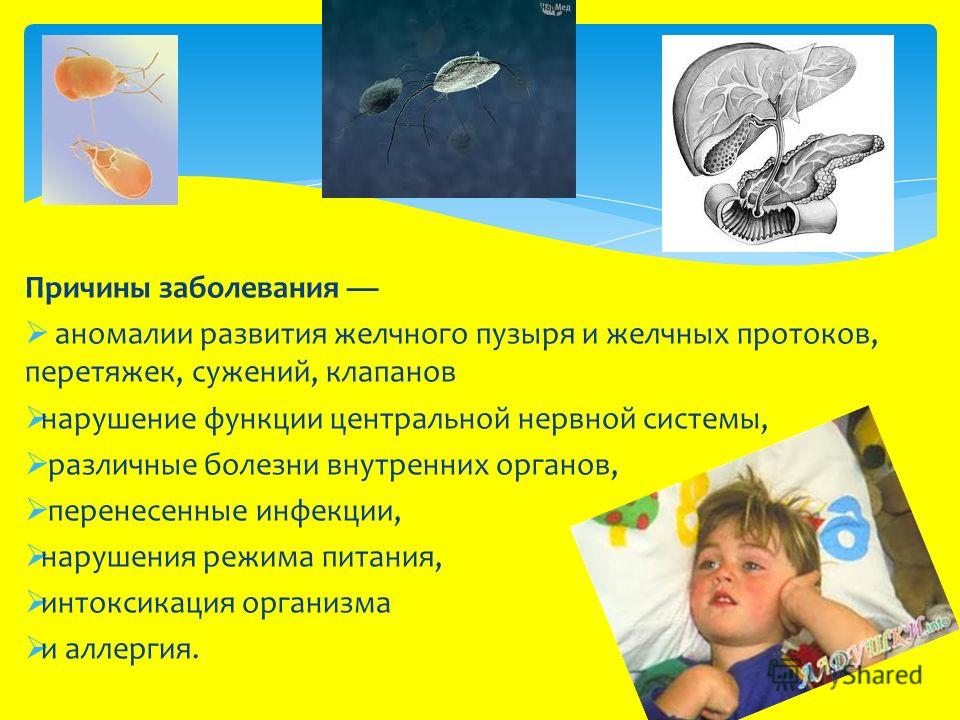
Планарная сцинтиграфия — стандартная технология в большинстве учреждений.Благодаря технологии SPECT (однофотонная эмиссионная компьютерная томография) изображения можно реконструировать в любой плоскости, а специфичность сцинтиграфии улучшается за счет сокращения частоты недиагностических сканирований. 37, 38 Сканирование следует проводить в течение 24 часов с момента появления симптомов, вызывающих подозрение на тромбоэмболию легочной артерии, поскольку некоторые результаты сканирования быстро восстанавливаются. Последующее сканирование во время прекращения антикоагулянтной терапии полезно для установления нового исходного уровня для последующих эпизодов подозрения на тромбоэмболию легочной артерии.
Спиральная компьютерная томография
Спиральная компьютерная томография с введением контрастного вещества в вену руки (компьютерная томография легочной ангиографии, CTPA) стала ценным методом диагностики тромбоэмболии легочной артерии, и из-за ее доступности она становится методом выбора во многих учреждениях. Этот метод является более быстрым, менее сложным и менее зависимым от оператора, чем обычная легочная ангиография, и имеет примерно такую же частоту технически недостаточных исследований (около 5%). 39 Грудь можно сканировать во время одной задержки дыхания. При интерпретации CTPA наблюдается лучшее согласие между наблюдателями, чем при сцинтиграфии. Еще одно преимущество CTPA перед сцинтиграфией заключается в том, что путем визуализации паренхимы легких и магистральных сосудов можно поставить альтернативный диагноз (например, легочная масса, пневмония, эмфизема, плевральный выпот, медиастинальная аденопатия), если тромбоэмболия легочной артерии отсутствует. 40 Это преимущество CTPA также относится к традиционной ангиографии легких, при которой визуализируются только артерии.Компьютерная томография также может обнаружить дилатацию правого желудочка, что указывает на тяжелую, потенциально смертельную легочную эмболию. В отличие от сцинтиграфии легких, точность которой, оцениваемая по сравнению с ангиографией легких в крупных проспективных исследованиях, 15, 36 существенно не изменится в будущем, как точность, так и клиническое использование CTPA, вероятно, увеличатся с технологическими достижениями, ведущими к улучшение сбора данных, особенно использование коллимации более тонких секций и многодетекторной компьютерной томографии.
Этот метод является более быстрым, менее сложным и менее зависимым от оператора, чем обычная легочная ангиография, и имеет примерно такую же частоту технически недостаточных исследований (около 5%). 39 Грудь можно сканировать во время одной задержки дыхания. При интерпретации CTPA наблюдается лучшее согласие между наблюдателями, чем при сцинтиграфии. Еще одно преимущество CTPA перед сцинтиграфией заключается в том, что путем визуализации паренхимы легких и магистральных сосудов можно поставить альтернативный диагноз (например, легочная масса, пневмония, эмфизема, плевральный выпот, медиастинальная аденопатия), если тромбоэмболия легочной артерии отсутствует. 40 Это преимущество CTPA также относится к традиционной ангиографии легких, при которой визуализируются только артерии.Компьютерная томография также может обнаружить дилатацию правого желудочка, что указывает на тяжелую, потенциально смертельную легочную эмболию. В отличие от сцинтиграфии легких, точность которой, оцениваемая по сравнению с ангиографией легких в крупных проспективных исследованиях, 15, 36 существенно не изменится в будущем, как точность, так и клиническое использование CTPA, вероятно, увеличатся с технологическими достижениями, ведущими к улучшение сбора данных, особенно использование коллимации более тонких секций и многодетекторной компьютерной томографии. 41– 43
41– 43
Критерии положительного результата CTPA включают дефект частичного наполнения (определяется как внутрипросветная область с низким затуханием, окруженная контрастным веществом), полный дефект наполнения и «знак железнодорожного пути» (видимые массы, плавающие в просвете, позволяющие течь крови между стенкой сосуда и эмболом). CTPA также позволяет количественно оценить тяжесть тромбоэмболии легочной артерии, которая хорошо коррелирует с клинической тяжестью. Специфичность и чувствительность процедуры составляет более 90% при диагностике тромбоэмболии легочной артерии в основной, долевой и сегментарной легочных артериях. 39 Когда CTPA используется для оценки пациентов с недиагностическим сканированием легких, чувствительность ниже. 40, 42, 44
Хотя последние достижения в области компьютерной томографии с реконструкцией изображения 1-2 мм позволяют лучше визуализировать субсегментарные артерии, 41– 43 эти маленькие сосуды по-прежнему трудно оценить. Клиническое значение изолированной субсегментарной эмболии (на которую приходится около 20% симптоматической тромбоэмболии легочной артерии) неясно, и игнорировать их в настоящее время не принято.Они могут иметь значение у пациентов с плохим сердечно-легочным резервом, и их присутствие является индикатором текущей ВТЭ, которая, таким образом, потенциально может предвещать более тяжелую эмболию. Однако недавние исследования показали, что пациенты с тромбоэмболией легочной артерии без антикоагулянтной терапии хорошо себя чувствуют. 45– 51 Это должно быть особенно верно, когда у этих пациентов также есть исследование вен ног, которое отрицательно на тромб. 40, 52
Клиническое значение изолированной субсегментарной эмболии (на которую приходится около 20% симптоматической тромбоэмболии легочной артерии) неясно, и игнорировать их в настоящее время не принято.Они могут иметь значение у пациентов с плохим сердечно-легочным резервом, и их присутствие является индикатором текущей ВТЭ, которая, таким образом, потенциально может предвещать более тяжелую эмболию. Однако недавние исследования показали, что пациенты с тромбоэмболией легочной артерии без антикоагулянтной терапии хорошо себя чувствуют. 45– 51 Это должно быть особенно верно, когда у этих пациентов также есть исследование вен ног, которое отрицательно на тромб. 40, 52
После выполнения CTPA для диагностики тромбоэмболии легочной артерии остается достаточное помутнение венозной системы для оценки вен ног, таза и живота на предмет ТГВ без дополнительной венепункции или введения контрастного вещества.Такое обследование добавляет около пяти минут к сканированию легких с дополнительными расходами только на один лист пленки. Изображения таза и брюшной полости позволяют выявить тромбоз подвздошных вен и полой вены, что является важным преимуществом перед сонографией, особенно когда рассматривается установка кавального фильтра. 53, 54 Если точность визуализации вен после сканирования легких подтверждена в крупных исследованиях, следует рассмотреть возможность ее использования всякий раз, когда показана CTPA. Недостаток — повышенная доза облучения, особенно гонад.
Изображения таза и брюшной полости позволяют выявить тромбоз подвздошных вен и полой вены, что является важным преимуществом перед сонографией, особенно когда рассматривается установка кавального фильтра. 53, 54 Если точность визуализации вен после сканирования легких подтверждена в крупных исследованиях, следует рассмотреть возможность ее использования всякий раз, когда показана CTPA. Недостаток — повышенная доза облучения, особенно гонад.
Магнитно-резонансная томография (МРТ)
MRI предлагает морфологическую и функциональную информацию о перфузии легких и функции правых отделов сердца, но качество его изображения все еще нуждается в улучшении, чтобы быть сопоставимым с компьютерной томографией. Привлекательным преимуществом является отказ от нефротоксичного йодсодержащего контраста и ионизирующего излучения. В конечном итоге этот метод может позволить одновременное и точное обнаружение как ТГВ, так и тромбоэмболии легочной артерии. Недостатком МРТ по сравнению с компьютерной томографией является длительное время, необходимое для проведения исследования, что не подходит для клинически нестабильных пациентов.Улучшение ангиографических методов МРТ неизбежно приведет к лучшим результатам в будущем 55– 57 , но ограниченный доступ, вероятно, сохранится в течение нескольких лет.
Недостатком МРТ по сравнению с компьютерной томографией является длительное время, необходимое для проведения исследования, что не подходит для клинически нестабильных пациентов.Улучшение ангиографических методов МРТ неизбежно приведет к лучшим результатам в будущем 55– 57 , но ограниченный доступ, вероятно, сохранится в течение нескольких лет.
Легочная ангиография
Катетерная легочная ангиография должна быть рассмотрена, когда другие исследования неубедительны. 58 Однако ангиография имеет недостатки, заключающиеся в ограниченной доступности и небольшом (<0,3%), но определенном риске смерти. 35, 59 Этот риск тем выше, чем тяжелее болеет пациент, особенно при значительной легочной гипертензии.Относительные противопоказания включают беременность, значительный риск кровотечения, почечную недостаточность и известный тромб сердца. Безопасность процедуры повышается за счет мониторинга (электрокардиография, пульсоксиметр, автоматическое устройство измерения артериального давления), доступности кислорода и уменьшения количества контрастного вещества, вводимого при более низком давлении.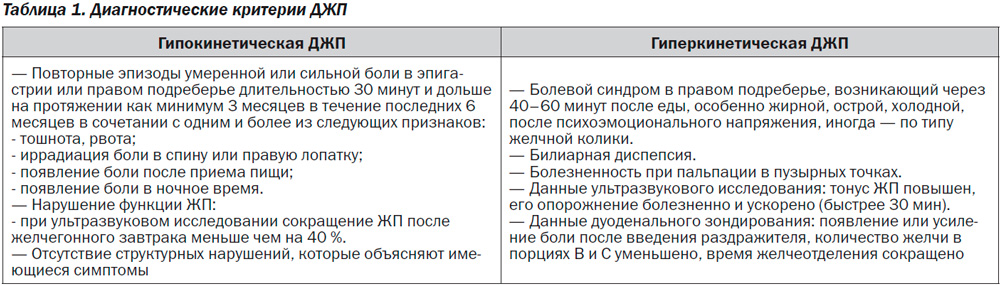 2
2
Инъекции низкоосмолярного неионного контрастного вещества через катетер с косичками в главную легочную артерию в большинстве случаев достаточно для выделения эмболов.Если предшествующая сцинтиграфия не является диагностической, ангиографию можно сначала ограничить более аномальной стороной. Когда эмбол небольшой, выборочные инъекции в отделы артерий и вид под углом улучшают диагностическую точность. Техника цифрового вычитания упрощает и ускоряет обследование. Эмбол выглядит как резкое срезание сосуда или выпуклый дефект наполнения, часто с утечкой контраста за его края и стороны сосуда, в котором он находится. Общая перфузия пораженной области снижена.
Традиционная легочная ангиография рассматривается как стандарт, по которому исторически оценивались другие методы визуализации. Из пациентов с нормальными легочными ангиограммами около 1% имеют эпизод симптоматической ВТЭ в течение следующих шести месяцев 58, 60 ; это стандарт, по которому оценивается безопасность отказа от приема антикоагулянтов после отрицательных тестов на легочную эмболию. Однако модели на животных, имитирующие субсегментарные эмболы, показали чувствительность и положительную прогностическую ценность только 87–88% по сравнению с аутопсией. 61 Кроме того, согласие между наблюдателями ангиографически задокументированного субсегментарного эмбола составляет только около 70%. 62 Следовательно, легочная ангиография остается золотым стандартом для лечения центральной и сегментарной легочной эмболии, но не для субсегментарной легочной эмболии. По сравнению с бессимптомным тромбозом вены теленка изолированный субсегментарный эмбол может оставаться клинически бессимптомным без необходимости антикоагуляции. Отсутствуют проспективные исследования клинических исходов относительно того, будет ли безопасно воздерживаться от антикоагуляции в случаях изолированной субсегментарной эмболии.
Однако модели на животных, имитирующие субсегментарные эмболы, показали чувствительность и положительную прогностическую ценность только 87–88% по сравнению с аутопсией. 61 Кроме того, согласие между наблюдателями ангиографически задокументированного субсегментарного эмбола составляет только около 70%. 62 Следовательно, легочная ангиография остается золотым стандартом для лечения центральной и сегментарной легочной эмболии, но не для субсегментарной легочной эмболии. По сравнению с бессимптомным тромбозом вены теленка изолированный субсегментарный эмбол может оставаться клинически бессимптомным без необходимости антикоагуляции. Отсутствуют проспективные исследования клинических исходов относительно того, будет ли безопасно воздерживаться от антикоагуляции в случаях изолированной субсегментарной эмболии.
Изменения давления в правом отделе сердца, возникающие при тромбоэмболии легочной артерии, суммированы в таблице 2. Важно измерить давление и сатурацию кислорода перед ангиографией, чтобы можно было оценить гемодинамическую ситуацию, включая сердечный выброс и любое внутрисердечное шунтирование. Это облегчает определение основного сердечно-легочного резерва пациента, выявление любых гемодинамических нарушений, которые могут потребовать специального лечения для повышения безопасности ангиографии, и более тщательный выбор контрастного вещества и дозы для получения максимальной диагностической информации при минимизации риска.Иногда, если подозрение на тромбоэмболию легочной артерии до катетеризации ошибочно, данные гемодинамики могут предложить правильный диагноз.
Это облегчает определение основного сердечно-легочного резерва пациента, выявление любых гемодинамических нарушений, которые могут потребовать специального лечения для повышения безопасности ангиографии, и более тщательный выбор контрастного вещества и дозы для получения максимальной диагностической информации при минимизации риска.Иногда, если подозрение на тромбоэмболию легочной артерии до катетеризации ошибочно, данные гемодинамики могут предложить правильный диагноз.
Использование внутривенной цифровой ангиографии с вычитанием (DSA) позволяет избежать катетеризации легочной артерии, но это не принесло результатов, поскольку легочные сосуды помутнены слабо. Хотя внутривенное введение DSA может быть адекватным для выявления крупных окклюзий проксимальных артерий, разрешение неадекватно для выявления эмбола в сегментарных сосудах и за их пределами.Таким образом, легочная эмболия не может быть исключена на основе нормального DSA с применением периферического контрастного вещества. 59
59
Поиск (остаточного) тромбоза глубоких вен
ТГВ не может быть точно диагностирован на основании анамнеза и физикального обследования. Пациенты с ТГВ нижних конечностей часто не проявляют боли, нежности, покраснения, тепла или отека. Однако, если они есть, заслуживают дальнейшей оценки. Импедансная плетизмография, компрессионное ультразвуковое исследование, компьютерная томография, венография и МРТ — признанные неинвазивные методы диагностики ТГВ. 63 Хотя контрастная венография остается золотым стандартом, ее редко проводят, поскольку она инвазивна и трудна для проведения у остро больных пациентов. Венографию следует выполнять только тогда, когда неинвазивное тестирование не является диагностическим или невозможно выполнить. Хотя плетизмография и ультразвук надежны для диагностики симптоматического проксимального ТГВ, они гораздо менее надежны для распознавания бессимптомного или дистального ТГВ. Они также не могут обнаружить плавающий тромб в полой вене. Плетизмография уступает новейшим ультразвуковым методикам; сейчас он используется только в нескольких учреждениях. Единственным хорошо подтвержденным критерием ТГВ на УЗИ является отсутствие полной сжимаемости вены при приложении давления через ультразвуковой датчик. Допплеровские исследования не добавляют значительной диагностической точности, поскольку снижение кровотока не является специфическим для ТГВ, а сгустки могут быть неокклюзионными. 63
Плетизмография уступает новейшим ультразвуковым методикам; сейчас он используется только в нескольких учреждениях. Единственным хорошо подтвержденным критерием ТГВ на УЗИ является отсутствие полной сжимаемости вены при приложении давления через ультразвуковой датчик. Допплеровские исследования не добавляют значительной диагностической точности, поскольку снижение кровотока не является специфическим для ТГВ, а сгустки могут быть неокклюзионными. 63
Компьютерная томография и венография очень точны, обеспечивая хорошую визуализацию проксимальной венозной системы и глубоких вен голени.В качестве дополнительного преимущества компьютерную томографию, венографию можно комбинировать с CTPA для одновременного исследования как DVT, так и легочной эмболии. 53, 54, 64 Магнитно-резонансная венография, выполняемая с использованием времяпролетной и фазово-контрастной визуализации, с высокой точностью показывает кровоток в проксимальной венозной системе. Магнитно-резонансная прямая визуализация тромба использует высокий сигнал, генерируемый тромбами, для расчета объема внутривенных сгустков и оценки риска последующей легочной эмболии. 57, 65 Возможно обследование беременных женщин и пациентов с гипсовыми повязками, а также различие между острым и хроническим ТГВ и имитацией патологии. С другой стороны, стоимость МРТ высока, а методика недостаточно доступна, чтобы ее можно было рассматривать в качестве инструмента скрининга.
Магнитно-резонансная прямая визуализация тромба использует высокий сигнал, генерируемый тромбами, для расчета объема внутривенных сгустков и оценки риска последующей легочной эмболии. 57, 65 Возможно обследование беременных женщин и пациентов с гипсовыми повязками, а также различие между острым и хроническим ТГВ и имитацией патологии. С другой стороны, стоимость МРТ высока, а методика недостаточно доступна, чтобы ее можно было рассматривать в качестве инструмента скрининга.
Хотя все вышеперечисленные методы обнаружения тромба в глубоких венах не позволяют установить диагноз тромбоэмболии легочной артерии, подтверждение ТГВ имеет большое значение для принятия управленческих решений.Логика визуализации вен нижних конечностей заключается в том, что у многих пациентов с тромбоэмболией легочной артерии имеется остаточный проксимальный сгусток даже при отсутствии клинических признаков ТГВ, что само по себе является показанием для лечения, даже если нет прямых доказательств тромбоэмболии легочной артерии. Если нет тромбоза проксимальных вен нижних конечностей или тазовых вен, вероятность дальнейшей значительной тромбоэмболии легочной артерии низка 5– 7 и, следовательно, даже если небольшая тромбоэмболия легочной артерии уже произошла, антикоагулянтную терапию можно не проводить.Этот подход требует осторожности, если у пациента недостаточный кардиореспираторный резерв, есть вероятность, что он останется неподвижным или если источник эмболии может быть где-то еще (например, правое предсердие или полая вена). 5 Кроме того, отрицательный результат однократного ультразвукового исследования не исключает достоверно ВТЭ, за исключением нескольких пациентов без основных факторов риска и клинических подозрений на ТГВ. Обычное повторное ультразвуковое исследование, хотя оно не исключает дистального тромбоза, выявляет пациентов с очень низким риском (<1%) повторной тромбоэмболии при отсутствии лечения.Однако диагностическая ценность серийных ультразвуковых исследований очень мала, поэтому эта стратегия вряд ли будет рентабельной.
Если нет тромбоза проксимальных вен нижних конечностей или тазовых вен, вероятность дальнейшей значительной тромбоэмболии легочной артерии низка 5– 7 и, следовательно, даже если небольшая тромбоэмболия легочной артерии уже произошла, антикоагулянтную терапию можно не проводить.Этот подход требует осторожности, если у пациента недостаточный кардиореспираторный резерв, есть вероятность, что он останется неподвижным или если источник эмболии может быть где-то еще (например, правое предсердие или полая вена). 5 Кроме того, отрицательный результат однократного ультразвукового исследования не исключает достоверно ВТЭ, за исключением нескольких пациентов без основных факторов риска и клинических подозрений на ТГВ. Обычное повторное ультразвуковое исследование, хотя оно не исключает дистального тромбоза, выявляет пациентов с очень низким риском (<1%) повторной тромбоэмболии при отсутствии лечения.Однако диагностическая ценность серийных ультразвуковых исследований очень мала, поэтому эта стратегия вряд ли будет рентабельной.
Неспособность идентифицировать тромбоз вен голени редко имеет серьезные последствия, и исследование можно повторить, если сохраняется клиническая проблема. У пациентов с задокументированным изолированным тромбозом вены теленка повторное компрессионное ультразвуковое исследование может использоваться для отделения 20% пациентов, у которых развивается проксимальное расширение (и которым требуется лечение), от остальных 80% пациентов, которые этого не делают и у которых могут возникнуть риски антикоагулянтной терапии. перевешивают преимущества (например, у пациентов с высоким риском кровотечения). 5, 6, 63
КОМПЛЕКСНЫЙ ДИАГНОСТИЧЕСКИЙ ПОДХОД С ВАРИАНТАМИ УПРАВЛЕНИЯ
Диагноз требует высокого уровня клинического подозрения, оценки клинической вероятности тромбоэмболии легочной артерии перед тестированием и разумного использования объективных исследований для подтверждения или опровержения подозрения. Легочная ангиография считается окончательным арбитром, но выполняется не часто из-за ее ограниченной доступности, стоимости и инвазивности.Таким образом, лечение часто основывается на клинической вероятности тромбоэмболии легочной артерии, а не на точном диагнозе или исключении заболевания. Следовательно, некоторые пациенты получают антикоагулянты без доказательства тромбоэмболии легочной артерии, а другие пациенты не получают лечения, хотя у них может быть тромбоэмболия легочной артерии. По этим причинам было приложено много усилий, чтобы определить, как врачи могут надежно использовать неинвазивные тесты, по отдельности или в комбинации, чтобы заменить легочную ангиографию в качестве диагностического инструмента.
Легочная ангиография считается окончательным арбитром, но выполняется не часто из-за ее ограниченной доступности, стоимости и инвазивности.Таким образом, лечение часто основывается на клинической вероятности тромбоэмболии легочной артерии, а не на точном диагнозе или исключении заболевания. Следовательно, некоторые пациенты получают антикоагулянты без доказательства тромбоэмболии легочной артерии, а другие пациенты не получают лечения, хотя у них может быть тромбоэмболия легочной артерии. По этим причинам было приложено много усилий, чтобы определить, как врачи могут надежно использовать неинвазивные тесты, по отдельности или в комбинации, чтобы заменить легочную ангиографию в качестве диагностического инструмента.
Подходы к диагностике тромбоэмболии легочной артерии, сводящие к минимуму использование легочной ангиографии, основаны на двух руководящих принципах. Чтобы тест или комбинация тестов считались достаточно точными для диагностики наличия тромбоэмболии легочной артерии, они должны иметь положительную прогностическую ценность более 95%. Чтобы исключить наличие тромбоэмболии легочной артерии, такой тест должен иметь отрицательную прогностическую ценность более 99% по сравнению с легочной ангиографией или быть связан с частотой ВТЭ менее 2% во время наблюдения, если это является основанием для отказа. лечение.Почти идеальная чувствительность важна, потому что на каждые 2% снижения чувствительности один из 1000 исследованных пациентов умирает от рецидивирующей тромбоэмболии легочной артерии в результате ненадлежащего прекращения антикоагуляции. Результаты тестов, которые эффективно исключают или подтверждают тромбоэмболию легочной артерии, приведены во вставке 2.
Чтобы исключить наличие тромбоэмболии легочной артерии, такой тест должен иметь отрицательную прогностическую ценность более 99% по сравнению с легочной ангиографией или быть связан с частотой ВТЭ менее 2% во время наблюдения, если это является основанием для отказа. лечение.Почти идеальная чувствительность важна, потому что на каждые 2% снижения чувствительности один из 1000 исследованных пациентов умирает от рецидивирующей тромбоэмболии легочной артерии в результате ненадлежащего прекращения антикоагуляции. Результаты тестов, которые эффективно исключают или подтверждают тромбоэмболию легочной артерии, приведены во вставке 2.
Вставка 2:
Результаты тестов, которые эффективно исключают или подтверждают тромбоэмболию легочной артерии
Тромбоэмболия легочной артерии исключена:
Нормальная легочная ангиограмма.

Сканирование нормальной перфузии.
Обычная тонкая коллимационная (мультидетекторная) CTPA.
Сканирование перфузии с низкой вероятностью и низкая клиническая вероятность.
Нормальный уровень D-димера (анализ с высокой чувствительностью) и низкая клиническая вероятность.
Обычная спиральная CTPA с одним детектором и компрессионная ультрасонография (или компьютерная томографическая венография).
Недиагностическое сканирование легких и нормальные результаты серийного тестирования ног.
Тромбоэмболия легочной артерии подтверждена:
Дефект внутрипросветного наполнения на легочной ангиограмме.

Дефект внутрипросветного наполнения спиральной CTPA.
Сканирование с высокой вероятностью и средней / высокой клинической вероятностью.
Аппаратное свидетельство острого ТГВ при недиагностическом сканировании или спиральной ВТПД.
Различные комбинации тестов привели к нескольким сложным алгоритмам 6, 7, 11, 12, 17, 22, 24, 26, 27, 32, 40, 52 , которые, однако, редко используются в клинической практике.Целью первых введенных диагностических стратегий было подтвердить, а не исключить наличие тромбоэмболии легочной артерии. Недавно оцененные диагностические подходы были сосредоточены на выявлении пациентов, у которых, вероятно, нет тромбоэмболии легочной артерии и, следовательно, не требуется антикоагулянтная терапия. 24 Алгоритмы, которые неизбежно приводят к тому, что большое количество пациентов направляется на ангиографию, бесполезны. Доступность и знакомство с определенной технологией, а также конкретный клинический сценарий могут повлиять на диагностический подход.Не существует единого алгоритма, который можно было бы рекомендовать для всех ситуаций; Скорее, исследования следует выбирать в соответствии с гемодинамическим состоянием пациента (подозрение на массивную тромбоэмболию легочной артерии против ), появлением симптомов (в против вне больницы), наличием или отсутствием других сердечно-легочных заболеваний, и наличие специальных тестов.
24 Алгоритмы, которые неизбежно приводят к тому, что большое количество пациентов направляется на ангиографию, бесполезны. Доступность и знакомство с определенной технологией, а также конкретный клинический сценарий могут повлиять на диагностический подход.Не существует единого алгоритма, который можно было бы рекомендовать для всех ситуаций; Скорее, исследования следует выбирать в соответствии с гемодинамическим состоянием пациента (подозрение на массивную тромбоэмболию легочной артерии против ), появлением симптомов (в против вне больницы), наличием или отсутствием других сердечно-легочных заболеваний, и наличие специальных тестов.
Базовые испытания
Основные тесты включают электрокардиографию и простую рентгенографию грудной клетки.Их необходимо проводить у всех пациентов как для подтверждения клинического подозрения на тромбоэмболию легочной артерии, так и, в частности, для исключения альтернативных диагнозов. Поскольку электрокардиографические и рентгенографические аномалии при тромбоэмболии легочной артерии могут быть неспецифическими, отсутствовать, преходящими или отсроченными, их нельзя использовать для подтверждения диагноза. Однако они важны для оценки априорной вероятности заболевания. 18 Нормальные газы крови не исключают тромбоэмболии легочной артерии; обнаружение гипоксемии или гипокапнии может повысить уровень подозрений врача, но они не специфичны для тромбоэмболии легочной артерии.Всегда требуются более конкретные исследования, но выбор пути следования из множества возможных может сбивать с толку.
Поскольку электрокардиографические и рентгенографические аномалии при тромбоэмболии легочной артерии могут быть неспецифическими, отсутствовать, преходящими или отсроченными, их нельзя использовать для подтверждения диагноза. Однако они важны для оценки априорной вероятности заболевания. 18 Нормальные газы крови не исключают тромбоэмболии легочной артерии; обнаружение гипоксемии или гипокапнии может повысить уровень подозрений врача, но они не специфичны для тромбоэмболии легочной артерии.Всегда требуются более конкретные исследования, но выбор пути следования из множества возможных может сбивать с толку.
Гемодинамическая нестабильность
У пациентов в критическом состоянии с подозрением на массивную тромбоэмболию легочной артерии, особенно с сердечно-сосудистым коллапсом, трансторакальная эхокардиография должна быть быстро проведена у постели больного, чтобы исключить другие заболевания или, иногда, для установления диагноза путем обнаружения сгустков в центральных легочных артериях или справа сердце. При визуализации тромбов дальнейшие исследования не нужны. Обнаружение дисфункции правого желудочка у потрясенного пациента с нормальной сократимостью левого желудочка подтвердило бы (но не подтвердило) диагноз тромбоэмболии легочной артерии, в то время как ее отсутствие сделало бы гемодинамически значимую тромбоэмболию легочной артерии маловероятной. 22 Если при трансторакальной эхокардиографии присутствуют доказательства значительного и необъяснимого напряжения правых отделов сердца без образования тромбов, следует незамедлительно провести чреспищеводную эхокардиографию у постели больного.Выявление однозначного тромба в легочных артериях с помощью чреспищеводной эхокардиографии имеет очень высокую специфичность для тромбоэмболии легочной артерии и требует лечения без дополнительных исследований, если диагноз соответствует клиническому диагнозу. 21 Если чреспищеводная эхокардиография недоступна, отрицательна на тромбоэмболию легочной артерии или не дает результатов, следует провести спиральную CTPA или катетерную легочную ангиографию, в зависимости от того, что доступно с наименьшей задержкой.
При визуализации тромбов дальнейшие исследования не нужны. Обнаружение дисфункции правого желудочка у потрясенного пациента с нормальной сократимостью левого желудочка подтвердило бы (но не подтвердило) диагноз тромбоэмболии легочной артерии, в то время как ее отсутствие сделало бы гемодинамически значимую тромбоэмболию легочной артерии маловероятной. 22 Если при трансторакальной эхокардиографии присутствуют доказательства значительного и необъяснимого напряжения правых отделов сердца без образования тромбов, следует незамедлительно провести чреспищеводную эхокардиографию у постели больного.Выявление однозначного тромба в легочных артериях с помощью чреспищеводной эхокардиографии имеет очень высокую специфичность для тромбоэмболии легочной артерии и требует лечения без дополнительных исследований, если диагноз соответствует клиническому диагнозу. 21 Если чреспищеводная эхокардиография недоступна, отрицательна на тромбоэмболию легочной артерии или не дает результатов, следует провести спиральную CTPA или катетерную легочную ангиографию, в зависимости от того, что доступно с наименьшей задержкой. Если большая тромбоэмболия легочной артерии исключена, правильный диагноз обычно очевиден при использовании любой из этих процедур.Однако обе процедуры могут быть ограничены логистическими проблемами, включая транспортировку пациентов. Катетеризация обеспечивает немедленную быструю фрагментацию центральных эмболов. 2
Если большая тромбоэмболия легочной артерии исключена, правильный диагноз обычно очевиден при использовании любой из этих процедур.Однако обе процедуры могут быть ограничены логистическими проблемами, включая транспортировку пациентов. Катетеризация обеспечивает немедленную быструю фрагментацию центральных эмболов. 2
У пациентов с опасной для жизни нестабильностью, когда необходимо экстренное лечение и недоступна CTPA или катетеризация сердца, внутривенное введение DSA может быть достаточным для выявления крупных проксимальных артериальных окклюзий. Качество изображения можно улучшить, доставив контраст в легочную артерию через катетер с направленным потоком и баллонным наконечником.Плавающий катетер также полезен для демонстрации характерных гемодинамических изменений при массивной тромбоэмболии легочной артерии и для предложения альтернативного диагноза.
Гемодинамически стабильные пациенты
Основная задача стабильных пациентов — разработать логическую последовательность исследований, которые позволят поставить раннюю и экономически эффективную диагностику и будут связаны с наиболее благоприятными маркерами исхода. В зависимости от своевременной доступности тестов, опыта, необходимого для их использования, и представления пациента возможны несколько подходов.
В зависимости от своевременной доступности тестов, опыта, необходимого для их использования, и представления пациента возможны несколько подходов.
(1) Доказательство ТГВ без окончательного диагноза тромбоэмболии легочной артерии
Это должна быть предпочтительная первая процедура у пациентов с клиническим подозрением на ТГВ в дополнение к подозрению на тромбоэмболию легочной артерии. Если сонография, компьютерная томография, МРТ или импедансная плетизмография подтверждают тромбоз, терапию можно начинать, не прибегая к визуализации легких. 12, 63 Поскольку терапия ТГВ и тромбоэмболии легочной артерии одинакова у большинства пациентов со стабильным кровообращением, установление диагноза ТГВ является достаточным основанием для полной антикоагуляции и позволяет избежать необходимости в дополнительных исследованиях.Визуализация вен нижних конечностей также может быть проведена в качестве начального исследования при подозрении на тромбоэмболию легочной артерии у пациентов с предшествующей легочной эмболией или хроническим сердечно-легочным заболеванием, когда частота недиагностических сканирований высока. Однако, если исследование ноги отрицательное или неубедительное, необходимы дальнейшие исследования.
Однако, если исследование ноги отрицательное или неубедительное, необходимы дальнейшие исследования.
(2) D-димер
У амбулаторных пациентов с низкой клинической вероятностью тромбоэмболии легочной артерии нормальный уровень D-димера исключает любую значительную тромбоэмболию; в дальнейших исследованиях нет необходимости. 7, 24– 26 Использование теста на D-димер в сочетании с оценкой клинической вероятности является быстрым, удобным для пациента и экономически эффективным. Однако повышенный уровень D-димера — частая неспецифическая находка у пожилых и госпитализированных пациентов, у которых клиническая ценность этого теста невысока.
Ключевые точки
Клинический
У всех пациентов с возможной тромбоэмболией легочной артерии должна быть оценена и задокументирована клиническая вероятность.

Всем пациентам следует делать электрокардиографию и рентгенографию грудной клетки. Анализ газов крови бесполезен.
Альтернативное клиническое объяснение всегда следует рассматривать при обращении и искать его, когда легочная эмболия исключена.
D-димер
- Анализ
D-димера не следует проводить у пациентов с высокой клинической вероятностью тромбоэмболии легочной артерии.
Отрицательный результат высокочувствительного анализа D-димера исключает легочную эмболию у пациентов с низкой клинической вероятностью легочной эмболии; таким пациентам не требуется визуализация для ВТЭ.
изображений
Визуализацию следует проводить немедленно при массивной тромбоэмболии легочной артерии и в идеале в течение 12 часов при не массивной тромбоэмболии легочной артерии.

У пациентов с одновременным подозрением на ТГВ для подтверждения ВТЭ часто бывает достаточно УЗИ ног в качестве начального визуализирующего теста. Не следует полагаться на единичное нормальное УЗИ ног для исключения субклинического ТГВ.
Спиральная CTPA (предпочтительно мультиспиральная) — рекомендуемый метод начальной визуализации легких.
Сцинтиграфия легких может быть первоначальным методом визуализации, когда: (а) оборудование своевременно доступно на месте; (б) рентгенограмма грудной клетки в норме; (c) нет серьезного сопутствующего сердечно-легочного заболевания; (d) используются стандартные критерии отчетности; и (e) за недиагностическим результатом всегда следует дальнейшая визуализация.
Нормальная сцинтиграфия легких надежно исключает тромбоэмболию легочной артерии, но значительная часть результатов с высокой вероятностью является ложноположительной.

У гемодинамически нестабильных пациентов следует немедленно провести эхокардиографию.
(3) Сцинтиграфия легких
Примерно в одной трети случаев сканирование легких либо исключает диагноз (нормальная перфузия или сканирование с низкой вероятностью с низкой клинической вероятностью тромбоэмболии легочной артерии), либо предполагает достаточно высокую вероятность тромбоэмболии легочной артерии, которая в случае одновременной высокой клинической вероятности легочной эмболии эмболия, терапия может проводиться на основании ее результатов без дополнительных исследований. 13, 15, 29, 35, 36, 66 Частота таких диагностических сканирований выше у амбулаторных пациентов без предшествующих сердечно-легочных заболеваний с нормальной рентгенограммой грудной клетки, и особенно у этих пациентов сцинтиграфия является предпочтительным начальным обследованием. Ограничивая пациентов, которые проходят сцинтиграфию, теми, у кого нет явного заболевания легких при рентгенографии грудной клетки, можно уменьшить количество неопределенных исследований и выбрать группу пациентов, сцинтиграммы которых, вероятно, покажут нормальные или высокие результаты.Однако наличие сердечно-легочного заболевания или любого критического заболевания не должно удерживать клиницистов от запроса сканирования легких, если оно доступно.
Ограничивая пациентов, которые проходят сцинтиграфию, теми, у кого нет явного заболевания легких при рентгенографии грудной клетки, можно уменьшить количество неопределенных исследований и выбрать группу пациентов, сцинтиграммы которых, вероятно, покажут нормальные или высокие результаты.Однако наличие сердечно-легочного заболевания или любого критического заболевания не должно удерживать клиницистов от запроса сканирования легких, если оно доступно.
У пациентов с недиагностическим сканированием или у которых клиническая вероятность тромбоэмболии легочной артерии не коррелирует с результатом сканирования, необходимы дальнейшие исследования. Из этих пациентов около 25% страдают тромбоэмболией легочной артерии и нуждаются в антикоагулянтах; у другого будет другое заболевание как причина дефектов сканирования легких.CTPA может быть полезен этим пациентам из-за его эффективности при визуализации альтернативной легочной патологии. У амбулаторных пациентов с недиагностическим сканированием, низкой клинической вероятностью тромбоэмболии легочной артерии и отсутствием предшествующего сердечно-легочного заболевания обнаружение нормального уровня D-димера (измеренного с помощью теста с почти 100% чувствительностью) может быть использовано для надежного исключения ВТЭ. 17
17
Если клиническая вероятность является промежуточной и сканирование не является диагностическим, долгосрочная антикоагулянтная терапия, вероятно, может быть отменена, если повторное обследование вен ног в течение недели является нормальным и у пациента нет основного сердечно-легочного заболевания. 24 Если вены на ногах чистые, разумно предположить, что пациенту не грозит неминуемая опасность рецидива со смертельным исходом. Пациентам с основным сердечно-легочным заболеванием, когда только эмбол среднего размера может быть фатальным, требуется более агрессивный диагностический подход. 5
(4) Спираль CTPA
Поскольку результаты сцинтиграфии в большинстве случаев неубедительны, CTPA должна быть первым методом выбора, особенно у пациентов с высокой частотой неопределенных сцинтиграмм (например, у всех стационарных пациентов, пациентов с рентгенологическими аномалиями и пациентов с хроническими заболеваниями). обструктивная болезнь легких).Если CTPA положителен при тромбоэмболии легочной артерии, дальнейшее обследование не требуется. Кроме того, если на подсегментарных артериях он отрицательный, нет необходимости проводить дополнительное исследование. 49– 51 Однако, если результаты CTPA нормальны при наличии высокой клинической вероятности тромбоэмболии легочной артерии, пациенту может быть проведено визуализация ног для выявления наличия ТГВ. Если этот тест отрицательный, а клиническая вероятность тромбоэмболии легочной артерии остается высокой, следует выполнить катетерную ангиографию, которая фокусируется на дистальном отделе легочной сосудистой сети.
обструктивная болезнь легких).Если CTPA положителен при тромбоэмболии легочной артерии, дальнейшее обследование не требуется. Кроме того, если на подсегментарных артериях он отрицательный, нет необходимости проводить дополнительное исследование. 49– 51 Однако, если результаты CTPA нормальны при наличии высокой клинической вероятности тромбоэмболии легочной артерии, пациенту может быть проведено визуализация ног для выявления наличия ТГВ. Если этот тест отрицательный, а клиническая вероятность тромбоэмболии легочной артерии остается высокой, следует выполнить катетерную ангиографию, которая фокусируется на дистальном отделе легочной сосудистой сети.
Основные ссылки
Kruip MJHA, Leclercq MG, van der Heul C, и др. . Стратегии диагностики для исключения тромбоэмболии легочной артерии в исследованиях клинических исходов. Систематический обзор.
 Ann Intern Med, 2003; 138: 941–51.
Ann Intern Med, 2003; 138: 941–51. Michiels JJ, Schroyens W., De Backer W., и др. . Неинвазивное исключение и диагностика тромбоэмболии легочной артерии путем последовательного использования быстрого анализа D-димера ELISA, клинической оценки и спиральной КТ.Int Angiol2003; 22: 1–14.
Perrier A, Bounameaux H. Экономичная диагностика тромбоза глубоких вен и тромбоэмболии легочной артерии. Thromb Haemost, 2001; 86: 475–87.
Пистолези М., Миниати М. Методы визуализации в алгоритмах лечения тромбоэмболии легочной артерии. Eur Respir J2002; 19: 28с – 39с.
Ридель М.Легочная эмболия. В: Гибсон Г.Дж., Геддес Д.М., Costabel U, и др. , ред. Респираторная медицина. 3-е изд. Лондон: Сондерс, 2003: 1711–58.

Указания
Британское торакальное общество, Комитет по стандартам лечения. Рекомендации Британского торакального общества по ведению пациентов с подозрением на острую тромбоэмболию легочной артерии.Thorax2003; 58: 470–84.
Целевая группа по легочной эмболии, Европейское общество кардиологов . Рекомендации по диагностике и лечению острой тромбоэмболии легочной артерии. Eur Heart J2000; 21: 1301–36.
Американское торакальное общество . Диагностический подход к острой венозной тромбоэмболии — руководство по клинической практике. Am J Respir Crit Care Med, 1999; 160: 1043–66.
Веб-сайты с информацией для пациентов
(5) Легочная ангиография
В зависимости от местных возможностей это иногда может быть наиболее доступным исследованием (особенно в центрах, специализирующихся на катетерной терапии острых коронарных синдромов). Он точно определяет диагноз в случаях высокой клинической вероятности тромбоэмболии легочной артерии, несмотря на недиагностические данные, полученные при визуализации легких и ног.Иногда легочная ангиография используется при низкой клинической вероятности, несмотря на то, что другие тесты указывают на легочную эмболию. Ангиография также показана, если есть особые причины, по которым диагноз должен быть подтвержден вне всяких сомнений (например, когда риск от антикоагуляции выше нормы или когда подозрение на рецидив эмболии привело к частой госпитализации, часто при отсутствии каких-либо убедительных доказательств. ВТЭ). Ангиография также может быть предпочтительным вариантом, если серийное тестирование невозможно (например, пациенту назначена операция, географическая недоступность).
Он точно определяет диагноз в случаях высокой клинической вероятности тромбоэмболии легочной артерии, несмотря на недиагностические данные, полученные при визуализации легких и ног.Иногда легочная ангиография используется при низкой клинической вероятности, несмотря на то, что другие тесты указывают на легочную эмболию. Ангиография также показана, если есть особые причины, по которым диагноз должен быть подтвержден вне всяких сомнений (например, когда риск от антикоагуляции выше нормы или когда подозрение на рецидив эмболии привело к частой госпитализации, часто при отсутствии каких-либо убедительных доказательств. ВТЭ). Ангиография также может быть предпочтительным вариантом, если серийное тестирование невозможно (например, пациенту назначена операция, географическая недоступность).
Как проявляется системная венозная гипертензия при сердечной недостаточности?
Хо К.К., Пинский Дж.Л., Каннел В.Б., Леви Д. Эпидемиология сердечной недостаточности: Фрамингемское исследование. Джам Колл Кардиол . 1993, 22 октября (4 доп. A): 6A-13A. [Медлайн]. [Полный текст].
Джам Колл Кардиол . 1993, 22 октября (4 доп. A): 6A-13A. [Медлайн]. [Полный текст].
Американская кардиологическая ассоциация. Классы сердечной недостаточности. Доступно по адресу http://www.heart.org/HEARTORG/Conditions/HeartFailure/AboutHeartFailure/Classes-of-Heart-Failure_UCM_306328_Article.jsp # .WUcGf-vyuHs. Обновлено: 8 мая 2017 г .; Доступ: 18 июня 2017 г.
[Рекомендации] Янси К.В., Джессап М., Бозкурт Б. и др., Фонд Американского колледжа кардиологов / Целевая группа Американской кардиологической ассоциации по практическим рекомендациям. Руководство ACCF / AHA по лечению сердечной недостаточности, 2013: отчет Фонда Американского колледжа кардиологов / Целевой группы Американской кардиологической ассоциации о практических рекомендациях. Тираж . 2013 15 октября 128 (16): e240-327. [Медлайн].[Полный текст].
webmd.com»> [Рекомендации] Пониковски П., Вурс А.А., Анкер С.Д. и др. Для авторов / членов рабочей группы. Рекомендации ESC по диагностике и лечению острой и хронической сердечной недостаточности, 2016: рабочая группа Европейского общества кардиологов (ESC) по диагностике и лечению острой и хронической сердечной недостаточности. Разработано при особом участии Ассоциации сердечной недостаточности (HFA) ESC. Eur Heart J . 2016 14 июля. 37 (27): 2129-200.[Медлайн]. [Полный текст].
[Рекомендации] Линденфельд Дж., Альберт Н.М., Бёмер Дж. П. и др., Для Американского общества сердечной недостаточности. Комплексное практическое руководство HFSA 2010 по сердечной недостаточности. J Card Fail . 2010 июн.16 (6): e1-194. [Медлайн]. [Полный текст].
Stiles S. FDA одобрило средство визуализации сердечной симпатической активности для оценки HF. Новости Medscape от WebMD. 22 марта 2013 г. Доступно по адресу http://www.medscape.com/viewarticle/781309.Доступ: 5 апреля 2013 г.
22 марта 2013 г. Доступно по адресу http://www.medscape.com/viewarticle/781309.Доступ: 5 апреля 2013 г.
Браунвальд Э. Патогенез застойной сердечной недостаточности: тогда и сейчас. Медицина . 1991, январь 70 (1): 68-79. [Полный текст].
Браунвальд Э., Росс-младший, Зонненблик Э. Механизмы сокращения нормального и недостаточного сердца . 2-е изд. Бостон: Little Brown & Co; 1976.
Грейсон CR. Патофизиология правожелудочковой недостаточности. Crit Care Med .2008 г., 36 января (1 доп.): С57-65. [Медлайн].
Хаддад Ф., Дойл Р., Мерфи Ди-джей, Хант С.А. Функция правого желудочка при сердечно-сосудистых заболеваниях, часть II: патофизиология, клиническое значение и лечение правожелудочковой недостаточности. Тираж . 2008 г. 1. 117 (13): 1717-31. [Медлайн].
2008 г. 1. 117 (13): 1717-31. [Медлайн].
Onwuanyi A, Taylor M. Острая декомпенсированная сердечная недостаточность: патофизиология и лечение. Ам Дж. Кардиол . 2007 26 марта, 99 (6B): 25D-30D.[Медлайн].
Росс-младший, Браунвальд Э. Исследования закона сердца Старлинга. IX. Влияние замедления венозного возврата на работу нормального и поврежденного левого желудочка человека. Тираж . 1964, 30 ноября: 719-27. [Медлайн]. [Полный текст].
Gheorghiade M, Pang PS. Синдромы острой сердечной недостаточности. Джам Колл Кардиол . 2009 17 февраля. 53 (7): 557-73. [Медлайн].
Kajstura J, Leri A, Finato N, Di Loreto C, Beltrami CA, Anversa P.Разрастание миоцитов при терминальной стадии сердечной недостаточности у человека. Proc Natl Acad Sci U S A .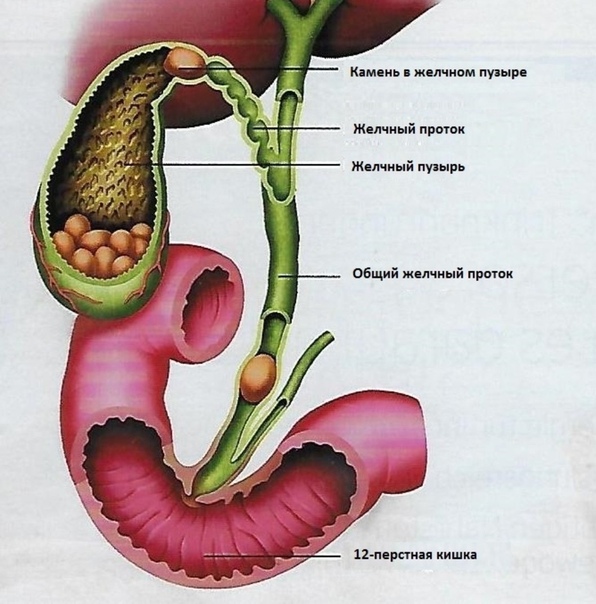 1998, 21 июля. 95 (15): 8801-5. [Медлайн]. [Полный текст].
1998, 21 июля. 95 (15): 8801-5. [Медлайн]. [Полный текст].
Cohn JN. Структурная основа сердечной недостаточности. Ремоделирование желудочков и его фармакологическое торможение. Тираж . 1995 15 мая. 91 (10): 2504-7. [Медлайн].
Коди Р.Дж. Гормональные изменения при сердечной недостаточности. В: Hosenpud JB, Greenberg BH, eds. Застойная сердечная недостаточность: патофизиология, диагностика и комплексный подход к лечению .Филадельфия, Пенсильвания: Липпинкотт Уильямс и Уилкинс; 2000. 199-212.
Anversa P, Nadal-Ginard B. Обновление миоцитов и ремоделирование желудочков. Природа . 2002, 10 января. 415 (6868): 240-3. [Медлайн].
Лери А., Клаудио П.П., Ли Кью и др. Высвобождение ангиотензина II, опосредованное растяжением, вызывает апоптоз миоцитов за счет активации р53, который усиливает локальную систему ренин-ангиотензин и снижает соотношение белков Bcl-2 и Bax в клетке. Дж. Клин Инвест . 1998 г. 1. 101 (7): 1326-42. [Медлайн]. [Полный текст].
Дж. Клин Инвест . 1998 г. 1. 101 (7): 1326-42. [Медлайн]. [Полный текст].
Kajstura J, Leri A, Castaldo C, Nadal-Ginard B, Anversa P. Рост миоцитов в больном сердце. Surg Clin North Am . 2004 Февраль 84 (1): 161-77. [Медлайн].
Хенес Дж, Розенбергер П. Систолическая сердечная недостаточность: диагностика и терапия. Curr Opin Anaesthesiol . 2016 29 февраля (1): 55-60. [Медлайн].
Никоара А., Джонс-Хейвуд М.Диастолическая сердечная недостаточность: диагностика и терапия. Curr Opin Anaesthesiol . 2016 29 февраля (1): 61-7. [Медлайн].
Feldman AM, Combes A, Wagner D, et al. Роль фактора некроза опухолей в патофизиологии сердечной недостаточности. Джам Колл Кардиол . 2000 г. 1. 35 (3): 537-44. [Медлайн].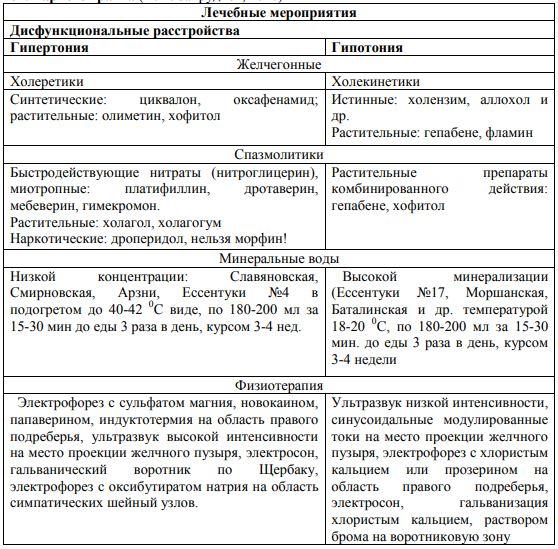
Гэри Р., Дэвис Л. Диастолическая сердечная недостаточность. Сердце легкое . 2008 ноябрь-декабрь. 37 (6): 405-16. [Медлайн].
Моррис Д.А., Гайлани М., Ваз Перес А. и др.Систолическая и диастолическая дисфункция миокарда правого желудочка при сердечной недостаточности с нормальной фракцией выброса левого желудочка. J Am Soc Echocardiogr . 2011 24 августа (8): 886-97. [Медлайн].
Джусилахти П., Харальд К., Юла А. и др., Национальный институт здравоохранения и социального обеспечения — THL — Хельсинки — Финляндия. Потребление соли и риск сердечной недостаточности [аннотация 1192]. Представлено на: Конгрессе Европейского общества кардиологов 2017; 27 августа 2017 г .; Барселона, Испания. Eur Heart J . Август 2017. 38 (приложение 1): 240. [Полный текст].
Davenport L. Высокое потребление соли связано с повышенным риском сердечной недостаточности. Новости Medscape от WebMD. 28 августа 2017 г. Доступно по адресу http://www.medscape.com/viewarticle/884824. Доступ: 1 сентября 2017 г.
Lam CS, Lyass A, Kraigher-Krainer E, et al. Сердечная дисфункция и несердечная дисфункция как предвестники сердечной недостаточности со сниженной и сохраненной фракцией выброса в обществе. Тираж . 2011 июл 5. 124 (1): 24-30. [Медлайн].
Хо К.К., Андерсон К.М., Каннел В.Б., Гроссман В., Леви Д. Выживание после начала застойной сердечной недостаточности у субъектов Фрамингемского исследования сердца. Тираж . 1993 июл.88 (1): 107-15. [Медлайн].
Halley CM, Houghtaling PL, Khalil MK, Thomas JD, Jaber WA. Смертность у пациентов с диастолической дисфункцией и нормальной систолической функцией. Arch Intern Med .2011, 27 июня. 171 (12): 1082-7. [Медлайн].
Мерфи RT, Starling RC. Генетика и кардиомиопатия: где мы сейчас ?. Клив Клин Дж. Мед . 2005 июн.72 (6): 465-6, 469-70, 472-3 passim. [Медлайн].
Benjamin EJ, Blaha MJ, Chiuve SE и др., Для Статистического комитета Американской кардиологической ассоциации и Подкомитета по статистике инсультов. Обновление статистики сердечных заболеваний и инсульта за 2017 г .: отчет Американской кардиологической ассоциации. Тираж . 2017 7 марта. 135 (10): e146-e603. [Медлайн]. [Полный текст].
Ni H, Xu J. Последние тенденции смертности от сердечной недостаточности: США, 2000–2014 гг. Центры по контролю и профилактике заболеваний. 31 декабря 2015 г. Доступно по адресу http://www.cdc.gov/nchs/data/databriefs/db231.htm. Доступ: 5 января 2016 г.
Brauser D. CDC: Показатель смертности от сердечной недостаточности растет после десятилетнего снижения. Heartwire от Medscape.4 января 2016 г. Доступно по адресу http://www.medscape.com/viewarticle/856704. Доступ: 5 января 2016 г.
Chen J, Normand SL, Wang Y, Krumholz HM. Национальные и региональные тенденции в госпитализации и смертности от сердечной недостаточности среди получателей медицинской помощи, 1998-2008 гг. ЯМА . 2011 Октябрь 19, 306 (15): 1669-78. [Медлайн].
Kolte D, Abbott JD, Aronow HD. Интервенционные методы лечения сердечной недостаточности у пожилых людей. Клиника сердечной недостаточности .2017 июл.13 (3): 535-70. [Медлайн].
Dharmarajan K, Rich MW. Эпидемиология, патофизиология и прогноз сердечной недостаточности у пожилых людей. Клиника сердечной недостаточности . 2017 июл.13 (3): 417-26. [Медлайн].
Дженкс С.Ф., Уильямс М.В., Коулман Е.А. Повторные госпитализации среди пациентов, участвующих в программе оплаты медицинских услуг Medicare. N Engl J Med . 2009 апр. 2. 360 (14): 1418-28. [Медлайн].
Стюарт С., Уилкинсон Д., Хансен С. и др.Преобладание сердечной недостаточности в когорте Heart of Soweto Study: новые проблемы для городских африканских сообществ. Тираж . 2008 декабрь 2. 118 (23): 2360-7. [Медлайн].
Damasceno A, Cotter G, Dzudie A, Sliwa K, Mayosi BM. Сердечная недостаточность в Африке к югу от Сахары: время действовать. Джам Колл Кардиол . 2007 октября 23:50 (17): 1688-93. [Медлайн].
Mbewu A, Mbanya JC. Сердечно-сосудистые заболевания. В: Джеймисон Д.Т., Фичем Р.Г., Макгоба М.В. и др., Ред. Заболевания и смертность в Африке к югу от Сахары . 2-е изд. Вашингтон, округ Колумбия: публикации Всемирного банка; 2006. 305-28.
Dries DL, Exner DV, Domanski MJ, Greenberg B, Stevenson LW. Прогностические последствия почечной недостаточности у бессимптомных и симптоматических пациентов с систолической дисфункцией левого желудочка. Джам Колл Кардиол . 2000 г. 1. 35 (3): 681-9. [Медлайн].
Fonarow GC, Adams KF Jr, Abraham W.T., Yancy CW, Boscardin WJ, Научно-консультативный комитет ADHERE и др.Стратификация риска госпитальной смертности при острой декомпенсированной сердечной недостаточности: классификация и анализ дерева регрессии. ЯМА . 2005 2 февраля. 293 (5): 572-80. [Медлайн].
Леви Д., Кенчайа С., Ларсон М.Г. и др. Долгосрочные тенденции частоты сердечной недостаточности и выживаемости с ней. N Engl J Med . 2002, 31 октября. 347 (18): 1397-402. [Медлайн].
Лукас С., Джонсон В., Гамильтон М.А. и др. Отсутствие застойных явлений обеспечивает хорошую выживаемость, несмотря на предыдущие симптомы сердечной недостаточности IV класса. Am Heart J . 2000 декабрь 140 (6): 840-7. [Медлайн].
Макинтайр К., Кейпвелл С., Стюарт С. и др. Доказательства улучшения прогноза при сердечной недостаточности: тенденции летальности у 66 547 пациентов, госпитализированных в период с 1986 по 1995 год. Тираж . 2000 Сен 5. 102 (10): 1126-31. [Медлайн].
Ketchum ES, Леви WC. Установление прогноза при сердечной недостаточности: многомаркерный подход. Prog Cardiovasc Dis . 2011 сен-окт.54 (2): 86-96. [Медлайн].
van Diepen S, Bakal JA, McAlister FA, Ezekowitz JA. Смертность и повторная госпитализация пациентов с сердечной недостаточностью, фибрилляцией предсердий или ишемической болезнью сердца, перенесших некардиологические операции: анализ 38 047 пациентов. Тираж . 2011 июля 19, 124 (3): 289-96. [Медлайн].
Бурси Ф., МакНаллан С.М., Редфилд М.М. и др. Легочное давление и смерть при сердечной недостаточности: исследование сообщества. Джам Колл Кардиол .2012 17 января. 59 (3): 222-31. [Медлайн]. [Полный текст].
Ho JE, Liu C, Lyass A, et al. Галектин-3, маркер сердечного фиброза, позволяет прогнозировать сердечную недостаточность у населения. Джам Колл Кардиол . 2012 октября 2. 60 (14): 1249-56. [Медлайн].
Nayar P, Yu F, Chandak A, Kan GL, Lowes B, Apenteng BA. Факторы риска госпитальной смертности у пациентов с сердечной недостаточностью: имеет ли значение местность, плательщик или источник госпитализации? J Здоровье в сельских районах .2018 декабрь 34 (1): 103-8. [Медлайн].
Dunlay SM, Eveleth JM, Shah ND, McNallan SM, Roger VL. Приверженность к лечению среди местных пациентов с сердечной недостаточностью. Mayo Clin Proc . 2011 Апрель, 86 (4): 273-81. [Медлайн]. [Полный текст].
DeWalt DA, Schillinger D, Ruo B, et al. Многосайтовое рандомизированное исследование одноразового и многосессионного вмешательства по самопомощи с учетом грамотности пациентов с сердечной недостаточностью. Тираж .2012 июн 12, 125 (23): 2854-62. [Медлайн].
Lainscak M, Cleland JG, Lenzen MJ, Follath F, Komajda M, Swedberg K. Международные вариации лечения и сопутствующие заболевания систолической дисфункции левого желудочка: данные EuroHeart Failure Survey. Eur J Heart Fail . 2007 марта 9 (3): 292-9. [Медлайн].
Panjrath G, Ahmed A. Диагностика и лечение сердечной недостаточности у пожилых людей. Клиника сердечной недостаточности .2017 июл.13 (3): 427-44. [Медлайн].
Стивенсон Л. В., Перлофф Дж. К. Ограниченная надежность физических признаков для оценки гемодинамики при хронической сердечной недостаточности. ЯМА . 1989, 10 февраля. 261 (6): 884-8. [Медлайн].
Steinhart B, Thorpe KE, Bayoumi AM, Moe G, Januzzi JL Jr, Mazer CD. Улучшение диагностики острой сердечной недостаточности с помощью проверенной модели прогнозирования. Джам Колл Кардиол . 2009 Октябрь 13, 54 (16): 1515-21.[Медлайн].
[Рекомендации] Янси К.В., Джессап М., Бозкурт Б. и др. Обновление рекомендаций ACC / AHA / HFSA по лечению сердечной недостаточности от 2013 г., посвященное ACC / AHA / HFSA, 2013 г. Тираж . 2017 8 августа. 136 (6): e137-e161. [Медлайн]. [Полный текст].
Рич М.В., МакШерри Ф., Уиллифорд В.О., Юсуф С., для исследовательской группы Digitalis.Влияние возраста на смертность, госпитализацию и реакцию на дигоксин у пациентов с сердечной недостаточностью: исследование DIG. Джам Колл Кардиол . 2001 Сентябрь 38 (3): 806-13. [Медлайн].
[Рекомендации] Янси К.В., Джессап М., Бозкурт Б. и др. Для членов комитета по написанию. ACC / AHA / HFSA 2016 сосредоточили внимание на обновленной информации о новой фармакологической терапии сердечной недостаточности: обновленное руководство ACCF / AHA по лечению сердечной недостаточности 2013 года: отчет Целевой группы Американского колледжа кардиологов / Американской кардиологической ассоциации по клиническим практическим рекомендациям и Американское общество сердечной недостаточности. Тираж . 2016 27 сентября. 134 (13): e282-93. [Медлайн]. [Полный текст].
Бадве С.В., Робертс М.А., Хоули С.М. и др. Эффекты антагонистов бета-адренорецепторов у пациентов с хронической болезнью почек: систематический обзор и метаанализ. Джам Колл Кардиол . 2011 6 сентября. 58 (11): 1152-61. [Медлайн].
Майзел А.С., Кришнасвами П., Новак Р.М. и др., Для исследователей многонационального исследования «Неправильное дыхание». Быстрое определение натрийуретического пептида B-типа в неотложной диагностике сердечной недостаточности. N Engl J Med . 2002 18 июля. 347 (3): 161-7. [Медлайн].
Januzzi JL Jr, Камарго Калифорния, Анваруддин С. и др. N-терминальное исследование одышки с про-BNP в исследовании отделения неотложной помощи (PRIDE). Ам Дж. Кардиол . 2005, 15 апреля. 95 (8): 948-54. [Медлайн].
Ван К.С., Фитцджеральд Дж. М., Шульцер М., Мак Э., Аяс Н. Т.. У этого пациента с одышкой в отделении неотложной помощи застойная сердечная недостаточность? ЯМА .2005 Октябрь 19, 294 (15): 1944-56. [Медлайн].
Groenveld HF, Januzzi JL, Damman K и др. Анемия и смертность у пациентов с сердечной недостаточностью: систематический обзор и метаанализ. Джам Колл Кардиол . 2008 сентябрь 2. 52 (10): 818-27. [Медлайн].
Grote Beverborg N, van Veldhuisen DJ, van der Meer P. Анемия при сердечной недостаточности: все еще актуально ?. JACC Heart Fail . 8 ноября 2017 г. [Medline].
Бидкар А, Парих Р., Дешмук П.Сердечная недостаточность и дефицит железа. J Assoc Physitors India . 2017 Ноябрь 65 (11): 79-80. [Медлайн].
Hoes MF, Grote Beverborg N, Kijlstra JD, et al. Дефицит железа снижает сократительную способность кардиомиоцитов человека из-за снижения функции митохондрий. Eur J Heart Fail . 2018 27 февраля. [Medline].
Rocha BML, Cunha GJL, Menezes Falcao LF. Бремя дефицита железа при сердечной недостаточности: терапевтический подход. Джам Колл Кардиол . 2018 20 февраля. 71 (7): 782-93. [Медлайн].
Майзел А.С., МакКорд Дж., Новак Р.М. и др., Для исследователей многонационального исследования «Неправильное дыхание». Прикроватный натрийуретический пептид B-типа в неотложной диагностике сердечной недостаточности со сниженной или сохраненной фракцией выброса. Результаты многонационального исследования «Неправильное дыхание». Джам Колл Кардиол . 4 июня 2003 г. 41 (11): 2010-7. [Медлайн].
Januzzi JL, van Kimmenade R, Lainchbury J, et al.Тестирование NT-proBNP для диагностики и краткосрочного прогноза острой дестабилизированной сердечной недостаточности: международный объединенный анализ 1256 пациентов: Международное совместное исследование NT-proBNP. Eur Heart J . 2006 27 февраля (3): 330-7. [Медлайн].
Маеда К., Цутамото Т., Вада А., Хисанага Т., Киношита М. Натрийуретический пептид плазмы мозга как биохимический маркер высокого конечного диастолического давления левого желудочка у пациентов с симптоматической дисфункцией левого желудочка. Am Heart J . 1998 Май. 135 (5 Пет 1): 825-32. [Медлайн].
Fisher C, Berry C, Blue L, Morton JJ, McMurray J. N-концевой натрийуретический пептид про B типа, но не новый предполагаемый сердечный гормон релаксин, предсказывает прогноз у пациентов с хронической сердечной недостаточностью. Сердце . 2003 августа 89 (8): 879-81. [Медлайн]. [Полный текст].
Hall C, Rouleau JL, Moye L, et al. N-концевой предсердный натрийуретический фактор. Независимый предиктор отдаленного прогноза инфаркта миокарда. Тираж . 1994 Май. 89 (5): 1934-42. [Медлайн].
Андерссон Б., Холл С. N-концевой предсердный натрийуретический пептид и прогноз у пациентов с сердечной недостаточностью и сохраненной систолической функцией. J Card Fail . 2000 Сентябрь 6 (3): 208-13. [Медлайн].
Чен Х. Х., Бернетт Дж. Натрийуретические пептиды в патофизиологии застойной сердечной недостаточности. Curr Cardiol Rep . 2000 Май. 2 (3): 198-205. [Медлайн].
Ченг В., Казанагра Р., Гарсия А. и др.Быстрый прикроватный тест на пептид B-типа предсказывает результаты лечения пациентов, госпитализированных по поводу декомпенсированной сердечной недостаточности: пилотное исследование. Джам Колл Кардиол . 2001 г., 37 (2): 386-91. [Медлайн].
Cowie MR, Struthers AD, Wood DA, et al. Значение натрийуретических пептидов в оценке пациентов с возможной новой сердечной недостаточностью в первичной медико-санитарной помощи. Ланцет . 1997, 8 ноября. 350 (9088): 1349-53. [Медлайн].
Дао К., Кришнасвами П., Казанегра Р. и др.Применение натрийуретического пептида B-типа в диагностике застойной сердечной недостаточности в условиях неотложной помощи. Джам Колл Кардиол . 2001 Февраль 37 (2): 379-85. [Медлайн].
Маеда К., Цутамото Т., Вада А., Хисанага Т., Киношита М. Натрийуретический пептид плазмы мозга как биохимический маркер высокого конечного диастолического давления левого желудочка у пациентов с симптоматической дисфункцией левого желудочка. Am Heart J . 1998 Май. 135 (5 пт 1): 825-32. [Медлайн].
Майзель А.С., Кун Дж., Хоуп Дж. И др. Быстрый прикроватный тест на натрийуретический пептид мозга точно предсказывает сердечную функцию у пациентов, направленных на эхокардиографию. Am Heart J . 2001. 141: 374-9.
Masson S, Vago T, Baldi G и др. Сравнительное измерение N-концевого натрийуретического пептида мозга и натрийуретического пептида головного мозга у амбулаторных пациентов с сердечной недостаточностью. Clin Chem Lab Med . 2002 г., 40 (8): 761-3.[Медлайн].
Song BG, Jeon ES, Kim YH и др. Корреляция между уровнями N-концевого натрийуретического пептида про-B-типа и степенью сердечной недостаточности. Korean J Intern Med . 2005 20 марта (1): 26-32. [Медлайн].
Hobbs FD, Davis RC, Roalfe AK, Hare R, Davies MK, Kenkre JE. Надежность анализа N-терминального про-мозгового натрийуретического пептида в диагностике сердечной недостаточности: когортное исследование в репрезентативных популяциях и группах высокого риска. BMJ . 2002, 22 июня. 324 (7352): 1498. [Медлайн]. [Полный текст].
Redfield MM, Rodeheffer RJ, Jacobsen SJ, Mahoney DW, Bailey KR, Burnett JC Jr. Концентрация натрийуретического пептида в плазме мозга: влияние возраста и пола. Джам Колл Кардиол . 2002 Сентябрь 4. 40 (5): 976-82. [Медлайн].
St Peter JV, Hartley GG, Murakami MM, Apple FS. Натрийуретический пептид B-типа (BNP) и N-концевой про-BNP у пациентов с ожирением без сердечной недостаточности: взаимосвязь с индексом массы тела и операцией обходного желудочного анастомоза. Clin Chem . 2006 апр. 52 (4): 680-5. [Медлайн].
Ривера М., Кортес Р., Сальвадор А. и др. Субъекты с ожирением и сердечной недостаточностью имеют более низкие уровни N-концевого про-мозгового натрийуретического пептида в плазме независимо от этиологии. Eur J Heart Fail . 2005 Декабрь 7 (7): 1168-70. [Медлайн].
Hermann-Arnhof KM, Hanusch-Enserer U, Kaestenbauer T, et al. N-терминальный натрийуретический пептид про-B-типа как индикатор возможного сердечно-сосудистого заболевания у лиц с тяжелым ожирением: сравнение с пациентами на разных стадиях сердечной недостаточности. Clin Chem . 2005, январь, 51 (1): 138-43. [Медлайн].
Seino Y, Ogawa A, Yamashita T, et al. Применение измерений NT-proBNP и BNP в кардиологической помощи: более точный маркер для обнаружения и оценки сердечной недостаточности. Eur J Heart Fail . 2004 15 марта. 6 (3): 295-300. [Медлайн].
Colucci WS, Elkayam U, Horton DP, et al. Внутривенное введение натрийуретического пептида несиритида при лечении декомпенсированной застойной сердечной недостаточности.Группа изучения несиритида. N Engl J Med . 2000 27 июля. 343 (4): 246-53. [Медлайн].
Ezekowitz JA, Hernandez AF, Starling RC, et al. Стандартизация лечения острой декомпенсированной сердечной недостаточности в большом мегатриале: подход к исследованиям клинической эффективности несиритида у пациентов с декомпенсированной сердечной недостаточностью (ASCEND-HF). Am Heart J . 2009 Февраль 157 (2): 219-28. [Медлайн].
Mills RM, LeJemtel TH, Horton DP, et al.Устойчивые гемодинамические эффекты инфузии несиритида (натрийуретического пептида b-типа человека) при сердечной недостаточности: рандомизированное двойное слепое плацебо-контролируемое клиническое исследование. Исследовательская группа Natrecor. Джам Колл Кардиол . 1999 Июль 34 (1): 155-62. [Медлайн].
Silver MA, Horton DP, Ghali JK, Elkayam U. Влияние несиритида по сравнению с добутамином на краткосрочные результаты лечения пациентов с острой декомпенсированной сердечной недостаточностью. Джам Колл Кардиол .2002 6 марта. 39 (5): 798-803. [Медлайн].
Миллер В.Л., Хартман К.А., Бурритт М.Ф., Борхесон Д.Д., Бернетт Дж.С. мл., Джаффе А.С. Биомаркеры во время и после лечения инфузией несиритида у пациентов с декомпенсированной хронической сердечной недостаточностью. Clin Chem . 2005 Март 51 (3): 569-77. [Медлайн].
Фитцджеральд Р.Л., Кремо Р., Гардетто Н. и др. Влияние несиритида в сочетании со стандартной терапией на сывороточные концентрации натрийуретических пептидов у пациентов, госпитализированных по поводу декомпенсированной застойной сердечной недостаточности. Am Heart J . 2005 Сентябрь 150 (3): 471-7. [Медлайн].
Михельс В.В., Молл П.П., Миллер Ф.А. и др. Частота семейной дилатационной кардиомиопатии у ряда пациентов с идиопатической дилатационной кардиомиопатией. N Engl J Med . 1992, 9 января. 326 (2): 77-82. [Медлайн].
Бейг М.К., Голдман Дж. Х., Кафорио А. Л., Кунар А. С., Килинг П. Дж., Маккенна В. Дж.. Семейная дилатационная кардиомиопатия: сердечные аномалии часто встречаются у бессимптомных родственников и могут указывать на раннее заболевание. Джам Колл Кардиол . 1998 31 января (1): 195-201. [Медлайн].
Grunig E, Tasman JA, Kucherer H, Franz W., Kubler W, Katus HA. Частота и фенотипы семейной дилатационной кардиомиопатии. Джам Колл Кардиол . 1998 31 января (1): 186-94. [Медлайн].
McNally E, MacLeod H, Dellefave-Castillo L, et al. Аритмогенная кардиомиопатия правого желудочка. Геннадий . 1993. [Medline]. [Полный текст].
Cheitlin MD, Alpert JS, Armstrong WF и др.Рекомендации ACC / AHA по клиническому применению эхокардиографии. Отчет Американской коллегии кардиологов / Американской кардиологической ассоциации по практическим рекомендациям (Комитет по клиническому применению эхокардиографии). Разработан в сотрудничестве с Американским обществом эхокардиографии. Тираж . 1997 18 марта. 95 (6): 1686-744. [Медлайн].
Patel AR, Alsheikh-Ali AA, Mukherjee J, et al. 3D-эхокардиография для оценки корреляции давления в правом предсердии при острой декомпенсированной сердечной недостаточности с инвазивной гемодинамикой. JACC Cardiovasc Imaging . 2011 Сентябрь 4 (9): 938-45. [Медлайн].
Prior D, Coller J. Эхокардиография при сердечной недостаточности — руководство для общей практики. Врач Ост Фам . 2010 декабрь 39 (12): 904-9. [Медлайн].
Киркпатрик Дж. Н., Вигерс SE, Ланг РМ. Вспомогательные устройства для левого желудочка и другие устройства для терминальной стадии сердечной недостаточности: полезность эхокардиографии. Curr Cardiol Rep . 2010 май. 12 (3): 257-64.[Медлайн].
Abraham J, Abraham TP. Роль эхокардиографии в оценке гемодинамики при сердечной недостаточности. Клиника сердечной недостаточности . 2009 Апрель 5 (2): 191-208. [Медлайн].
Гупта В.А., Нанда Северная Каролина, Соррелл В.Л. Роль эхокардиографии в диагностической оценке и этиологии сердечной недостаточности у пожилых людей: затемнение, количественная оценка и исправление. Клиника сердечной недостаточности . 2017 июл.13 (3): 445-66. [Медлайн].
Meersch M, Schmidt C, Zarbock A.Эхофизиология: чреспищеводный эхо-зонд как неинвазивный катетер Свана-Ганца. Curr Opin Anaesthesiol . 2016 29 февраля (1): 36-45. [Медлайн].
Kim RJ, Wu E, Rafael A, et al. Использование магнитно-резонансной томографии с контрастным усилением для выявления обратимой дисфункции миокарда. N Engl J Med . 2000 16 ноября. 343 (20): 1445-53. [Медлайн].
[Рекомендации] Ричи Дж. Л., Бейтман Т. М., Боноу Р. О. и др. Руководство по клиническому использованию радионуклидной визуализации сердца.Отчет Американского колледжа кардиологии / Американской кардиологической ассоциации по оценке диагностических и терапевтических сердечно-сосудистых процедур (Комитет по радионуклидной визуализации), разработанный в сотрудничестве с Американским обществом ядерной кардиологии. Джам Колл Кардиол . 1995 25 февраля (2): 521-47. [Медлайн].
Taillefer R, DePuey EG, Udelson JE, Beller GA, Latour Y, Reeves F. Сравнительная диагностическая точность изображений Tl-201 и Tc-99m sestamibi SPECT (перфузия и ECG-gated SPECT) при обнаружении ишемической болезни сердца у женщин. Джам Колл Кардиол . 1997 29 января (1): 69-77. [Медлайн].
Боноу Р.О., Маурер Г., Ли К.Л. и др. Для исследователей испытаний STICH. Жизнеспособность миокарда и выживаемость при ишемической дисфункции левого желудочка. N Engl J Med . 2011 28 апреля. 364 (17): 1617-25. [Медлайн].
Binanay C, Califf RM, Hasselblad V, et al, для исследователей ESCAPE и координаторов исследований ESCAPE. Оценка исследования застойной сердечной недостаточности и эффективности катетеризации легочной артерии: исследование ESCAPE. ЯМА . 2005 Октябрь 5. 294 (13): 1625-33. [Медлайн].
[Рекомендации] Дикштейн К., Вардас П.Е., Ауриккио А. и др. Для Целевой группы по острой сердечной недостаточности Европейского общества кардиологов. Специальное обновление рекомендаций ESC по аппаратной терапии при сердечной недостаточности, 2010 г.: обновление рекомендаций ESC 2008 г. по диагностике и лечению острой и хронической сердечной недостаточности и рекомендаций ESC 2007 г. по сердечной и ресинхронизирующей терапии. Разработано при особом участии Ассоциации сердечной недостаточности и Европейской ассоциации сердечного ритма. Eur Heart J . 2010 31 ноября (21): 2677-87. [Медлайн]. [Полный текст].
Горький Т., Вестерхайд Н, Принц С. и др. Дыхание Чейна-Стокса и обструктивное апноэ во сне являются независимыми факторами риска злокачественных желудочковых аритмий, требующих соответствующей терапии кардиовертер-дефибриллятор у пациентов с застойной сердечной недостаточностью. Eur Heart J . 2011 января, 32 (1): 61-74. [Медлайн].
Ronco C, Haapio M, House AA, Anavekar N, Bellomo R.Кардиоренальный синдром. Джам Колл Кардиол . 2008, 4 ноября. 52 (19): 1527-39. [Медлайн].
House AA, Haapio M, Lassus J, Bellomo R, Ronco C. Терапевтические стратегии сердечной недостаточности при кардиоренальных синдромах. Am J Kidney Dis . 2010 Октябрь 56 (4): 759-73. [Медлайн].
Джамузис Дж., Батлер Дж., Старлинг Р.К. и др. Влияние инфузии дофамина на функцию почек у госпитализированных пациентов с сердечной недостаточностью: результаты исследования допамина при острой декомпенсированной сердечной недостаточности (DAD-HF). J Card Fail . 2010 16 (12): 922-30. [Медлайн].
Pleister AP, Baliga RR, Haas GJ. Острое исследование клинической эффективности несиритида при декомпенсированной сердечной недостаточности: несиритид редукс. Curr Heart Fail Rep . 2011 Сентябрь 8 (3): 226-32. [Медлайн].
O’Connor CM, Starling RC, Hernandez AF, et al. Эффект несиритида у пациентов с острой декомпенсированной сердечной недостаточностью. N Engl J Med . 2011 июл 7. 365 (1): 32-43.[Медлайн].
Konstam MA, Gheorghiade M, Burnett JC Jr и др., За эффективность антагонизма вазопрессина в исследовании исходов сердечной недостаточности с участием исследователей толваптана (EVEREST). Эффекты перорального толваптана у пациентов, госпитализированных по поводу обострения сердечной недостаточности: испытание результатов ЭВЕРЕСТ. ЯМА . 2007 28 марта, 297 (12): 1319-31. [Медлайн].
Мэсси Б.М., О’Коннор К.М., Метра М. и др., Для исследователей и комитетов ЗАЩИТЫ.Ролофиллин, антагонист аденозиновых А1-рецепторов, при острой сердечной недостаточности. N Engl J Med . 2010 октябрь 7. 363 (15): 1419-28. [Медлайн].
Бадве С.В., Робертс М.А., Хоули С.М. и др. Эффекты антагонистов бета-адренорецепторов у пациентов с хронической болезнью почек: систематический обзор и метаанализ. Джам Колл Кардиол . 2011 6 сентября. 58 (11): 1152-61. [Медлайн].
Рой Д., Таладжич М., Наттель С. и др., Исследователи фибрилляции предсердий и застойной сердечной недостаточности.Контроль ритма по сравнению с контролем частоты при фибрилляции предсердий и сердечной недостаточности. N Engl J Med . 19 июня 2008 г. 358 (25): 2667-77. [Медлайн].
Wilton SB, Fundytus A, Ghali WA, et al. Метаанализ эффективности и безопасности катетерной аблации фибрилляции предсердий у пациентов с систолической дисфункцией левого желудочка и без нее. Ам Дж. Кардиол . 2010 г. 1. 106 (9): 1284-91. [Медлайн].
MacDonald MR, Connelly DT, Hawkins NM, et al.Радиочастотная абляция при стойкой фибрилляции предсердий у пациентов с тяжелой сердечной недостаточностью и тяжелой систолической дисфункцией левого желудочка: рандомизированное контролируемое исследование. Сердце . 2011 Май. 97 (9): 740-7. [Медлайн].
Чен Ю.М., Ли З.Б., Чжу М., Цао Ю.М. Влияние тренировок на ремоделирование левого желудочка у пациентов с сердечной недостаточностью: обновленный метаанализ рандомизированных контролируемых исследований. Инт Дж. Клин Практик . 2012 августа 66 (8): 782-91.[Медлайн].
Mozaffarian D, Lemaitre RN, King IB, et al. Циркулирующие длинноцепочечные жирные кислоты омега-3 и частота застойной сердечной недостаточности у пожилых людей: исследование сердечно-сосудистой системы: когортное исследование. Энн Интерн Мед. . 2011, 2 августа. 155 (3): 160-70. [Медлайн].
Marchioli R, Levantesi G, Silletta MG и др., Для исследователей GISSI-HF. Эффект n-3 полиненасыщенных жирных кислот и розувастатина у пациентов с сердечной недостаточностью: результаты исследования GISSI-HF. Эксперт Рев Кардиоваск Тер . 2009 июл.7 (7): 735-48. [Медлайн].
Armstrong PW, Pieske B, Anstrom KJ, et al, для исследовательской группы VICTORIA. Верицигуат у пациентов с сердечной недостаточностью и сниженной фракцией выброса. N Engl J Med . 2020 14 мая. 382 (20): 1883-93. [Медлайн]. [Полный текст].
Сведберг К., Комайда М., Бём М. и др., Для исследователей SHIFT. Ивабрадин и исходы при хронической сердечной недостаточности (SHIFT): рандомизированное плацебо-контролируемое исследование. Ланцет . 11 сентября 2010 г. 376 (9744): 875-85. [Медлайн]. [Полный текст].
Borer JS, Bohm M, Ford I, et al, для исследователей SHIFT. Влияние ивабрадина на повторную госпитализацию по поводу обострения сердечной недостаточности у пациентов с хронической систолической сердечной недостаточностью: исследование SHIFT. Eur Heart J . 2012 ноябрь 33 (22): 2813-20. [Медлайн]. [Полный текст].
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США. FDA одобрило новый препарат для лечения сердечной недостаточности.7 июля 2015 г. Доступно по адресу http://www.fda.gov/NewsEvents/Newsroom/PressAnnouncements/ucm453845.htm. Доступ: 8 июля 2015 г.
McMurray JJ, Packer M, Desai AS и др., Исследователи и комитеты PARADIGM-HF. Ингибирование ангиотензин-неприлизина по сравнению с эналаприлом при сердечной недостаточности. N Engl J Med . 2014 11 сентября. 371 (11): 993-1004. [Медлайн]. [Полный текст].
Solomon SD, Zile M, Pieske B и др., За проспективное сравнение ARNI с ARB при лечении сердечной недостаточности с сохраненной фракцией выброса (PARAMOUNT).Ингибитор рецептора ангиотензина неприлизина LCZ696 при сердечной недостаточности с сохраненной фракцией выброса: двойное слепое рандомизированное контролируемое исследование фазы 2. Ланцет . 2012 октябрь 20, 380 (9851): 1387-95. [Медлайн].
Энтресто (сакубитрил / валсартан) [вкладыш в упаковке]. Восточный Ганновер, Нью-Джерси: Novartis Pharmaceuticals Corp., октябрь 2019 г. Доступно на [Полный текст].
Мэсси Б.М., Коллинз Дж. Ф., Аммон С.Е. и др., Для исследователей испытаний WATCH.Рандомизированное исследование варфарина, аспирина и клопидогреля у пациентов с хронической сердечной недостаточностью: исследование варфарина и антитромбоцитарной терапии при хронической сердечной недостаточности (WATCH). Тираж . 2009 31 марта, 119 (12): 1616-24. [Медлайн].
Фриман СП, Ян Дж., Сунг Ш., Хлатки М. А., Go AS. Эффективность и безопасность дигоксина у современных взрослых с систолической сердечной недостаточностью. Результаты Circ Cardiovasc Qual . 2013 г. 1. 6 (5): 525-33. [Медлайн].
Konstantinou DM, Karvounis H, Giannakoulas G. Дигоксин при сердечной недостаточности с пониженной фракцией выброса: фактор риска или маркер риска. Кардиология . 2016. 134 (3): 311-9. [Медлайн].
Owan TE, Hodge DO, Herges RM, Jacobsen SJ, Roger VL, Redfield MM. Тенденции распространенности и исходов сердечной недостаточности с сохраненной фракцией выброса. N Engl J Med . 20 июля 2006 г. 355 (3): 251-9. [Медлайн].
Хогг К., Сведберг К., МакМюррей Дж.Сердечная недостаточность с сохраненной систолической функцией левого желудочка; эпидемиология, клинические характеристики и прогноз. Джам Колл Кардиол . 2004 г., 4 февраля. 43 (3): 317-27. [Медлайн].
Георгиад М., Абрахам В.Т., Альберт Н.М. и др. Для исследователей и координаторов OPTIMIZE-HF. Систолическое артериальное давление при поступлении, клинические характеристики и исходы у пациентов, госпитализированных с острой сердечной недостаточностью. ЯМА . 2006 8 ноября. 296 (18): 2217-26.[Медлайн].
Масип Дж., Роке М., Санчес Б., Фернандес Р., Субирана М., Экспозито Дж. А. Неинвазивная вентиляция при остром кардиогенном отеке легких: систематический обзор и метаанализ. ЯМА . 2005 28 декабря. 294 (24): 3124-30. [Медлайн].
Питер Дж. В., Моран Дж. Л., Филлипс-Хьюз Дж., Грэм П., Берстен А. Д.. Влияние неинвазивной вентиляции с положительным давлением (NIPPV) на смертность пациентов с острым кардиогенным отеком легких: метаанализ. Ланцет . 2006 г., 8 апреля. 367 (9517): 1155-63. [Медлайн].
Winck JC, Azevedo LF, Costa-Pereira A, Antonelli M, Wyatt JC. Эффективность и безопасность неинвазивной вентиляции при лечении острого кардиогенного отека легких — систематический обзор и метаанализ. Crit Care . 2006. 10 (2): R69. [Медлайн]. [Полный текст].
Vital FM, Saconato H, Ladeira MT, et al. Неинвазивная вентиляция с положительным давлением (CPAP или двухуровневая NPPV) при кардиогенном отеке легких. Кокрановская база данных Syst Rev . 2008 16 июля. CD005351. [Медлайн].
Maeder MT, Kaye DM. Сердечная недостаточность с нормальной фракцией выброса левого желудочка. Джам Колл Кардиол . 2009 17 марта. 53 (11): 905-18. [Медлайн].
Gray A, Goodacre S, Newby DE, et al, для исследователей 3CPO. Неинвазивная вентиляция при остром кардиогенном отеке легких. N Engl J Med . 2008 г. 10 июля. 359 (2): 142-51. [Медлайн].
CONSENSUS Trial Study Group.Влияние эналаприла на смертность при тяжелой застойной сердечной недостаточности. Результаты совместного исследования выживания эналаприла в Северной Скандинавии (CONSENSUS). N Engl J Med . 4 июня 1987 г.. 316 (23): 1429-35. [Медлайн].
Юсуф С., Питт Б., Дэвис К.Э., Худ В.Б., Кон Дж.Н., для следователей СОЛВД. Влияние эналаприла на выживаемость у пациентов со сниженной фракцией выброса левого желудочка и застойной сердечной недостаточностью. N Engl J Med . 1 августа 1991 г. 325 (5): 293-302.[Медлайн].
Zannad F, Alla F, Dousset B, Perez A, Pitt B. Ограничение чрезмерного оборота внеклеточного матрикса может способствовать увеличению выживаемости от терапии спиронолактоном у пациентов с застойной сердечной недостаточностью: выводы из рандомизированного исследования оценки альдактона (RALES). Рейлс следователи. Тираж . 2000, 28 ноября. 102 (22): 2700-6. [Медлайн].
Sodhi N, Lasala JM. Механическая поддержка кровообращения при острой декомпенсированной сердечной недостаточности и шоке. Interv Cardiol Clin . 2017 Июль 6 (3): 387-405. [Медлайн].
Веласкес Э.Дж., Ли К.Л., Джонс Р.Х. и др. Для исследователей STICHES. Аортокоронарное шунтирование у пациентов с ишемической кардиомиопатией. N Engl J Med . 2016 21 апреля. 374 (16): 1511-20. [Медлайн].
Буско М. Клевидипин перспективен при острой сердечной недостаточности с высоким АД. Медицинские новости Medscape от WebMD. 10 февраля 2014 г. Доступно на http://www.medscape.com / viewarticle / 820377. Доступ: 18 февраля 2014 г.
Felker GM, Lee KL, Bull DA и др., Для сети клинических исследований сердечной недостаточности NHLBI. Диуретические стратегии у пациентов с острой декомпенсированной сердечной недостаточностью. N Engl J Med . 2011 г., 3 марта. 364 (9): 797-805. [Медлайн].
Лю П.П. Кардиоренальный синдром при сердечной недостаточности: взгляд кардиолога. Банка J Cardiol . 24 июля 2008 г., приложение B: 25B-9B. [Медлайн]. [Полный текст].
Kramer BK, Schweda F, Riegger GA. Лечение диуретиками и резистентность к диуретикам при сердечной недостаточности. Am J Med . 1999 Январь 106 (1): 90-6. [Медлайн].
Neuberg GW, Miller AB, O’Connor CM, et al, для PRAISE Investigators. Проспективная рандомизированная оценка выживаемости с применением амлодипина. Устойчивость к диуретикам позволяет прогнозировать смертность у пациентов с тяжелой сердечной недостаточностью. Am Heart J . 2002 Июль 144 (1): 31-8. [Медлайн].
Costanzo MR, Saltzberg M, O’Sullivan J, Sobotka P.Ранняя ультрафильтрация у пациентов с декомпенсированной сердечной недостаточностью и резистентностью к диуретикам. Джам Колл Кардиол . 2005 декабрь 6. 46 (11): 2047-51. [Медлайн].
Young JB, Abraham W.T., Stevenson LW и др. Результаты исследования VMAC: вазодилатация в лечении острой застойной сердечной недостаточности. Цирк . 2000 28 ноября. 102 (22): a2794. [Полный текст].
Комитет по публикациям исследователей VMAC (Расширение сосудов в лечении острой ЗСН).Внутривенное введение несиритида в сравнении с нитроглицерином для лечения декомпенсированной застойной сердечной недостаточности: рандомизированное контролируемое исследование. ЯМА . 2002, 27 марта. 287 (12): 1531-40. [Медлайн].
Костанцо М.Р., Джессап М. Лечение застойных явлений при сердечной недостаточности с помощью диуретиков и экстракорпоральной терапии: влияние на симптомы, функцию почек и прогноз. Heart Fail Ред. . 2012 марта 17 (2): 313-24. [Медлайн].
Костанцо М.Р., Гуглин М.Э., Зальцберг М.Т. и др. Для исследователей UNLOAD Trial.Ультрафильтрация по сравнению с внутривенными диуретиками у пациентов, госпитализированных по поводу острой декомпенсированной сердечной недостаточности. Джам Колл Кардиол . 2007 13 февраля. 49 (6): 675-83. [Медлайн].
Следователи и комитеты CIBIS. Рандомизированное исследование бета-блокады при сердечной недостаточности. Исследование сердечной недостаточности бисопролола (CIBIS). Исследователи и комитеты CIBIS. Тираж . 1994 Октябрь 90 (4): 1765-73. [Медлайн].
Чаудри С.И., Маттера Дж. А., Кертис Дж. П. и др.Телемониторинг у больных с сердечной недостаточностью. N Engl J Med . 2010 декабрь 9. 363 (24): 2301-9. [Медлайн].
Koehler F, Winkler S, Schieber M. и др., Телемедицинский интервенционный мониторинг у исследователей сердечной недостаточности. Влияние удаленного телемедицинского управления на смертность и госпитализацию амбулаторных пациентов с хронической сердечной недостаточностью: телемедицинский интервенционный мониторинг в исследовании сердечной недостаточности. Тираж . 2011 3 мая. 123 (17): 1873-80.[Медлайн].
Сообщество P&T. FDA одобрило первое имплантируемое беспроводное устройство с дистанционным мониторингом для измерения давления в легочной артерии у некоторых пациентов с сердечной недостаточностью (пресс-релиз). Доступно по адресу https://www.ptcommunity.com/news/20170422/fda-approves-first-implantable-device-remote-monitoring-measure-pa-pressure-heart. 28 мая 2014 г .; Доступ: 2 июня 2014 г.
O’Riordan M. FDA одобрило первое имплантируемое устройство для удаленного наблюдения за пациентами с сердечной недостаточностью.Heartwire. Доступно на http://www.medscape.com/viewarticle/825805. 28 мая 2014 г .; Доступ: 2 июня 2014 г.
Abraham W.T., Adamson PB, Bourge RC и др. Для группы экспериментальных исследований CHAMPION. Беспроводной мониторинг гемодинамики легочной артерии при хронической сердечной недостаточности: рандомизированное контролируемое исследование. Ланцет . 19 февраля 2011 г. 377 (9766): 658-66. [Медлайн].
Eisen HJ, Kobashigawa J, Keogh A, et al, для исследователей кардиологического исследования микофенолата мофетила.Трехлетние результаты рандомизированного двойного слепого контролируемого исследования микофенолата мофетила по сравнению с азатиоприном у реципиентов сердечного трансплантата. J Пересадка легкого сердца . 2005 Май. 24 (5): 517-25. [Медлайн].
Янси К.В., Лопатин М., Стивенсон Л.В., Де Марко Т., Фонаров Г.К., для Научного консультативного комитета и исследователей ADHERE. Клиническая картина, ведение и результаты госпитализации пациентов, поступивших с острой декомпенсированной сердечной недостаточностью с сохраненной систолической функцией: отчет из базы данных Национального реестра острой декомпенсированной сердечной недостаточности (ADHERE). Джам Колл Кардиол . 2006 г. 3. 47 (1): 76-84. [Медлайн].
Новости сердечного ритма. FDA одобряет расширенные показания для определенных кардиостимуляторов и дефибрилляторов, используемых для лечения сердечной недостаточности. Доступно на https://cardiacrhythmnews.com/fda-approves-expanded-indication-for- sure-pacemakers-and-defibrillators-used-to-treat-heart-failure/. 15 апреля 2014 г .; Доступ: 15 апреля 2014 г.
Stiles S. FDA одобряет услуги Medtronic CRT для лечения легкой сердечной недостаточности с атриовентрикулярной блокадой.Медицинские новости Medscape. Доступно на http://www.medscape.com/viewarticle/823485. 10 апреля 2014 г .; Доступ: 15 апреля 2014 г.
Леви В.К., Ли К.Л., Хеллкамп А.С. и др. Увеличение выживаемости с помощью имплантируемого кардиовертера-дефибриллятора для первичной профилактики у пациентов с сердечной недостаточностью. Тираж . 2009 8 сентября. 120 (10): 835-42. [Медлайн].
Santangelo G, Bursi F, Negroni MS и др. Прогнозирование аритмических событий у пациентов с сердечной недостаточностью и сниженной фракцией выброса. Дж. Кардиоваск Мед (Хагерстаун) . 2021, 1 февраля. 22 (2): 110-7. [Медлайн].
Оджо А., Тарик С., Харикришнан П., Иваи С., Джейкобсон Дж. Т.. Сердечная ресинхронизирующая терапия при сердечной недостаточности. Interv Cardiol Clin . 2017 июл.6 (3): 417-26. [Медлайн].
Rosanio S, Schwarz ER, Ahmad M, et al. Преимущества, нерешенные вопросы и технические вопросы сердечной ресинхронизирующей терапии при сердечной недостаточности. Ам Дж. Кардиол .2005 Сентябрь 1. 96 (5): 710-7. [Медлайн].
Tang AS, Wells GA, Talajic M, et al, за повторную синхронизацию-дефибрилляцию для исследователей амбулаторных исследований сердечной недостаточности. Сердечная ресинхронизирующая терапия при сердечной недостаточности легкой и средней степени тяжести. N Engl J Med . 2010 16 декабря. 363 (25): 2385-95. [Медлайн].
Giraldi F., Cattadori G, Roberto M, et al. Долгосрочная эффективность сердечной ресинхронизирующей терапии у пациентов с сердечной недостаточностью с неблагоприятной анатомией сердечных вен Сравнение хирургической и гемодинамической процедуры. Джам Колл Кардиол . 2011 26 июля. 58 (5): 483-90. [Медлайн].
Абрахам В.Т., Фишер В.Г., Смит А.Л. и др. Для исследовательской группы MIRACLE. Многоцентровая рандомизированная клиническая оценка InSync. Ресинхронизация сердца при хронической сердечной недостаточности. N Engl J Med . 2002, 13 июня. 346 (24): 1845-53. [Медлайн].
Мосс А.Дж., Холл В.Дж., Кэнном Д.С. и др. Для исследователей исследования MADIT-CRT. Сердечная ресинхронизирующая терапия для профилактики сердечной недостаточности. N Engl J Med . 2009 Октябрь 1. 361 (14): 1329-38. [Медлайн].
Arshad A, Moss AJ, Foster E, et al, от Исполнительного комитета MADIT-CRT. Сердечная ресинхронизирующая терапия более эффективна у женщин, чем у мужчин: исследование MADIT-CRT (Испытание по имплантации многоцентрового автоматического дефибриллятора с сердечной ресинхронизирующей терапией). Джам Колл Кардиол . 2011 15 февраля. 57 (7): 813-20. [Медлайн].
Ruwald MH, Ruwald AC, Jons C и др.Влияние метопролола по сравнению с карведилолом на результаты MADIT-CRT (испытание многоцентровой автоматической имплантации дефибриллятора с сердечной ресинхронизирующей терапией). Джам Колл Кардиол . 2013, 9 апреля. 61 (14): 1518-26. [Медлайн].
Cleland JG, Daubert JC, Erdmann E, et al, для исследователей исследования сердечной ресинхронизации-сердечной недостаточности (CARE-HF). Влияние сердечной ресинхронизации на заболеваемость и смертность при сердечной недостаточности. N Engl J Med .2005, 14 апреля. 352 (15): 1539-49. [Медлайн].
Bristow MR, Saxon LA, Boehmer J, et al., Для сравнения медицинской терапии, Pacing, et al. Сердечная ресинхронизирующая терапия с имплантируемым дефибриллятором или без него при запущенной хронической сердечной недостаточности. N Engl J Med . 2004 20 мая. 350 (21): 2140-50. [Медлайн].
Curtis AB, Worley SJ, Adamson PB, et al., Для исследователей испытания бивентрикулярной стимуляции и стимуляции правого желудочка у пациентов с сердечной недостаточностью и атриовентрикулярной блокадой (BLOCK HF).Бивентрикулярная стимуляция при атриовентрикулярной блокаде и систолической дисфункции. N Engl J Med . 2013 25 апреля. 368 (17): 1585-93. [Медлайн].
Кооперативная исследовательская группа по хирургии коронарного шунтирования администрации ветеранов. Одиннадцатилетняя выживаемость в рандомизированном исследовании Управления по делам ветеранов операции коронарного шунтирования при стабильной стенокардии. N Engl J Med . 1984, 22 ноября. 311 (21): 1333-9. [Медлайн].
VA Совместная исследовательская группа по хирургии коронарного шунтирования.Восемнадцатилетнее наблюдение в Совместном исследовании по делам ветеранов хирургического шунтирования коронарной артерии при стабильной стенокардии. Тираж . 1992 июл. 86 (1): 121-30. [Медлайн].
Caracciolo EA, Davis KB, Sopko G, et al. Сравнение выживаемости хирургической и медицинской групп у пациентов с эквивалентной болезнью левой основной коронарной артерии. Многолетний опыт работы в CASS. Тираж . 1995 May 1. 91 (9): 2335-44. [Медлайн].
Робинсон Т.Н., Моррелл Т.Д., Померанц Б.Дж., Хаймбах Дж.К., Кэрнс, CB, Харкен А.Х.Терапевтически доступные клинические сердечные состояния. Дж. Ам Колл Сург . 2000 Октябрь 191 (4): 452-63. [Медлайн].
Senior R, Lahiri A, Kaul S. Влияние реваскуляризации на ремоделирование левого желудочка у пациентов с сердечной недостаточностью от тяжелой хронической ишемической дисфункции левого желудочка. Ам Дж. Кардиол . 2001 15 сентября. 88 (6): 624-9. [Медлайн].
Веласкес Э.Дж., Ли К.Л., Дежа М.А. и др., Для исследователей STICH.Аортокоронарное шунтирование у пациентов с дисфункцией левого желудочка. N Engl J Med . 2011 28 апреля. 364 (17): 1607-16. [Медлайн]. [Полный текст].
Elefteriades JA, Morales DL, Gradel C, Tollis G Jr, Levi E, Zaret BL. Результаты коронарного шунтирования одним хирургом у пациентов с фракцией выброса левого желудочка <или = 30%. Ам Дж. Кардиол . 1997 15 июня. 79 (12): 1573-8. [Медлайн].
Крон Иллинойс, Фланаган Т.Л., Блэкборн Л.Х., Шредер Р.А., Нолан СП.Коронарная реваскуляризация, а не трансплантация сердца при хронической ишемической кардиомиопатии. Энн Сург . 1989, сентябрь 210 (3): 348-52; обсуждение 352-4. [Медлайн]. [Полный текст].
Doenst T, Velazquez EJ, Beyersdorf F и др., Для исследователей STICH. STICH или нет: мы знаем ответ, но понимаем ли мы вопрос? J Thorac Cardiovasc Surg . 2005 Февраль 129 (2): 246-9. [Медлайн].
Джойс Д., Лёбе М., Нун Г. П. и др.Реваскуляризация и восстановление желудочков у пациентов с ишемической сердечной недостаточностью: исследование STICH. Curr Opin Cardiol . 2003 ноября 18 (6): 454-7. [Медлайн].
Sharoni E, Song HK, Peterson RJ, Guyton RA, Puskas JD. Операция по аортокоронарному шунтированию без помпы при значительной дисфункции левого желудочка: безопасность, осуществимость и тенденции в методологии с течением времени — первый опыт. Сердце . 2006 апр. 92 (4): 499-502. [Медлайн]. [Полный текст].
Calafiore AM, Di Giammarco G, Teodori G, et al.Поздние результаты первой реваскуляризации миокарда при множественном поражении сосудов: одиночная или двусторонняя внутренняя артерия молочной железы с трансплантатами подкожной вены или без них. евро J Cardiothorac Surg . 2004 Сентябрь 26 (3): 542-8. [Медлайн].
Nishimura RA, Grantham JA, Connolly HM, Schaff HV, Higano ST, Holmes DR Jr. Стеноз аорты с низким выходом и низким градиентом у пациентов со сниженной систолической функцией левого желудочка: клиническая польза провокации добутамином в лаборатории катетеризации . Тираж . 2002 13 августа. 106 (7): 809-13. [Медлайн].
Carabello BA. Клиническая практика. Стеноз аорты. N Engl J Med . 2002 28 февраля. 346 (9): 677-82. [Медлайн].
Lindblom D, Lindblom U, Qvist J, Lundström H. Долгосрочные относительные показатели выживаемости после замены сердечного клапана. Джам Колл Кардиол . 1990, 1. 15 (3): 566-73. [Медлайн].
Connolly HM, Oh JK, Schaff HV, et al.Тяжелый стеноз аорты с низким трансклапанным градиентом и тяжелой дисфункцией левого желудочка: результат замены аортального клапана у 52 пациентов. Тираж . 2000 25 апреля. 101 (16): 1940-6. [Медлайн].
deFilippi CR, Willett DL, Brickner ME, et al. Полезность добутаминовой эхокардиографии для дифференциации тяжелого клапанного стеноза аорты от нетяжелого у пациентов с угнетением функции левого желудочка и низкими трансклапанными градиентами. Ам Дж. Кардиол .1995 15 января. 75 (2): 191-4. [Медлайн].
Vaquette B, Corbineau H, Laurent M, et al. Замена клапана у пациентов с критическим стенозом аорты и сниженной функцией левого желудочка: предикторы операционного риска, восстановления функции левого желудочка и отдаленные результаты. Сердце . 2005 октябрь 91 (10): 1324-9. [Медлайн]. [Полный текст].
Dujardin KS, Enriquez-Sarano M, Schaff HV, Bailey KR, Seward JB, Таджикский AJ. Смертность и заболеваемость аортальной регургитацией в клинической практике.Долгосрочное последующее исследование. Тираж . 1999 г., 13 апреля 99 (14): 1851-7. [Медлайн].
Chaliki HP, Mohty D, Avierinos JF и др. Результаты после замены аортального клапана у пациентов с тяжелой аортальной регургитацией и значительным снижением функции левого желудочка. Тираж . 2002 19 ноября. 106 (21): 2687-93. [Медлайн].
Энрикес-Сарано М., Таджик А.Дж. Клиническая практика. Аортальная регургитация. N Engl J Med .2004, 7 октября. 351 (15): 1539-46. [Медлайн].
Lancellotti P, Gerard PL, Pierard LA. Отдаленные результаты пациентов с сердечной недостаточностью и динамической функциональной митральной регургитацией. Eur Heart J . 2005 26 августа (15): 1528-32. [Медлайн].
Patel JB, Borgeson DD, Barnes ME, Rihal CS, Daly RC, Redfield MM. Митральная регургитация у пациентов с тяжелой систолической сердечной недостаточностью. J Card Fail . 2004 10 августа (4): 285-91. [Медлайн].
Боллинг С.Ф., Пагани Ф.Д., Диб Г.М., Бах Д.С. Промежуточный результат митральной реконструкции при кардиомиопатии. J Thorac Cardiovasc Surg . 1998, февраль, 115 (2): 381-6; обсуждение 387-8. [Медлайн].
Акасака Т., Йошида К., Ходзуми Т. и др. Ограниченный резерв коронарного кровотока у пациентов с митральной регургитацией улучшается после митральной реконструктивной хирургии. Джам Колл Кардиол . 1998 Декабрь 32 (7): 1923-30. [Медлайн].
Wu AH, Aaronson KD, Bolling SF, Pagani FD, Welch K, Koelling TM. Влияние аннулопластики митрального клапана на риск смерти у пациентов с митральной регургитацией и систолической дисфункцией левого желудочка. Джам Колл Кардиол . 2005 г. 1. 45 (3): 381-7. [Медлайн].
McGee EC, Gillinov AM, Blackstone EH, et al. Рецидивирующая митральная регургитация после аннулопластики по поводу функциональной ишемической митральной регургитации. J Thorac Cardiovasc Surg .2004 декабрь 128 (6): 916-24. [Медлайн].
Srichai MB, Grimm RA, Stillman AE, et al. Ишемическая митральная регургитация: влияние левого желудочка и митрального клапана у пациентов с систолической дисфункцией левого желудочка. Энн Торак Сург . 2005 июл. 80 (1): 170-8. [Медлайн].
Моришита А., Шимакура Т., Нонояма М., Такасаки Т. Замена митрального клапана при ишемической митральной регургитации. Сохранение как передней, так и задней митральной створки. J Cardiovasc Surg (Турин) . 2002 апр. 43 (2): 147-52. [Медлайн].
Юн К.Л., Синтек С.Ф., Миллер Д.К. и др. Рандомизированное исследование, сравнивающее частичное и полное протезирование митрального клапана с сохранением хорды: влияние на объем и функцию левого желудочка. J Thorac Cardiovasc Surg . 2002 Апрель 123 (4): 707-14. [Медлайн].
Гиллинов А.М., Виеруп П.Н., Блэкстоун Э.Х. и др. Предпочтительнее ли восстановление или замена ишемической митральной регургитации? J Thorac Cardiovasc Surg . 2001 декабрь 122 (6): 1125-41. [Медлайн].
Миллер округ Колумбия. Редукция ишемической митральной регургитации — исправить или заменить ?. J Thorac Cardiovasc Surg . 2001 декабрь 122 (6): 1059-62. [Медлайн].
Орбан М., Хауслейтер Дж. Ремонт митрального клапана от края до края: надежные данные и благополучное будущее. Сердце . 2017 5 августа [Medline].
Vahanian A, Urena M, Ince H, Nickenig G.Митральный клапан: ремонт / зажимы / затягивание / хорды. ЕвроВмешательство . 2017 24 сентября. 13 (AA): AA22-30. [Медлайн].
Фельдман Т., Кар С., Ринальди М. и др., Для исследователей ЭВЕРЕСТ. Чрескожное восстановление митрального клапана с помощью системы MitraClip: безопасность и надежность в среднесрочной перспективе в исходной когорте EVEREST (исследование эндоваскулярного восстановления клапана от края до края). Джам Колл Кардиол . 2009 18 августа. 54 (8): 686-94. [Медлайн].
Chiarito M, Pagnesi M, Martino EA и др.Результат после чрескожной пластики митрального клапана от края до края при функциональной и дегенеративной митральной регургитации: систематический обзор и метаанализ. Сердце . 29 июня 2017 г. [Medline].
Geis NA, Puls M, Lubos E, et al. Безопасность и эффективность терапии MitraClip у пациентов с тяжелыми нарушениями фракции выброса левого желудочка: результаты немецкого реестра транскатетерных вмешательств на митральном клапане (TRAMI). Eur J Heart Fail . 2017 18 августа.[Медлайн].
Buckberg GD. Восстановление желудочков — хирургический подход к обратному ремоделированию желудочков. Heart Fail Ред. . 2004 октября, 9 (4): 233–9; обсуждение 347-51. [Медлайн].
Ямагути А., Ино Т., Адачи Н. и др. Объем левого желудочка позволяет прогнозировать послеоперационное течение у пациентов с ишемической кардиомиопатией. Энн Торак Сург . 1998 Февраль 65 (2): 434-8. [Медлайн].
Миклборо Л.Л., Карсон С., Иванов Дж.Восстановление дискинетической или акинетической аневризмы левого желудочка: результаты, полученные с помощью модифицированного линейного закрытия. J Thorac Cardiovasc Surg . 2001 апр. 121 (4): 675-82. [Медлайн].
Отт Д.А., Парравачини Р., Кули Д.А. и др. Улучшение сердечной функции после резекции аневризмы левого желудочка: пред- и послеоперационные исследования эффективности у 150 пациентов. Tex Heart Inst J . 1982 сентября, 9 (3): 267-73. [Медлайн]. [Полный текст].
Athanasuleas CL, Buckberg GD, Stanley AW и др. Для группы RESTORE.Хирургическое восстановление желудочков в лечении застойной сердечной недостаточности вследствие расширения желудочков после инфаркта миокарда. Джам Колл Кардиол . 2004 Октябрь 6. 44 (7): 1439-45. [Медлайн].
Jones RH, Velazquez EJ, Michler RE, et al, для исследователей гипотезы STICH 2. Коронарное шунтирование с хирургической реконструкцией желудочка или без нее. N Engl J Med . 2009, 23 апреля. 360 (17): 1705-17. [Медлайн]. [Полный текст].
Имамура Т., Чунг Б., Нгуен А., Сайер Г., Уриэль Н.Клинические последствия гемодинамической оценки во время терапии вспомогательным устройством левого желудочка. Дж Кардиол . 2018 Апрель 71 (4): 352-8. [Медлайн].
Timms D. Обзор клинических желудочковых вспомогательных устройств. Med Eng Phys . 2011 ноябрь 33 (9): 1041-7. [Медлайн].
Pamboukian SV, Tallaj JA, Brown RN, et al. Повышение 2-летней выживаемости пациентов с вспомогательными устройствами для желудочков после внедрения протокола интенсивного наблюдения. J Пересадка легкого сердца . 2011 30 августа (8): 879-87. [Медлайн].
Lietz K, Long JW, Kfoury AG, et al. Результаты имплантации вспомогательного устройства левого желудочка в качестве целевой терапии в эпоху после REMATCH: значение для отбора пациентов. Тираж . 31 июля 2007 г., 116 (5): 497-505. [Медлайн].
Данешманд М.А., Раджагопал К., Лима Б. и др. Целевое назначение вспомогательного устройства левого желудочка в сравнении с трансплантацией сердца с расширенными критериями. Энн Торак Сург . 2010 апр. 89 (4): 1205-9; обсуждение 1210. [Medline].
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США. Недавно одобренные устройства: HeartWare HVAD — P100047 / S090. Доступно по адресу https://www.fda.gov/MedicalDevices/ProductsandMedicalProcedures/DeviceApprovalsandClearances/Recently-ApprovedDevices/ucm581473.htm. 27 сентября 2017 г. [Обновлено 31 октября 2017 г.]; Доступ: 31 октября 2017 г.
Национальная медицинская библиотека США. Оценка системы помощи левого желудочка Jarvik 2000 с постурикулярным соединителем — исследование целевой терапии.ClinicalTrials.gov. Доступно на https://clinicaltrials.gov/ct2/show/NCT01627821. Обновлено: 16 октября 2017 г .; Доступ: 31 октября 2017 г.
Rose EA, Gelijns AC, Moskowitz AJ, et al, за рандомизированную оценку механической помощи при лечении застойной сердечной недостаточности (REMATCH). Длительное использование вспомогательного аппарата левого желудочка при терминальной стадии сердечной недостаточности. N Engl J Med . 2001 15 ноября. 345 (20): 1435-43. [Медлайн].
Park SJ, Tector A, Piccioni W. и др.Вспомогательные устройства для левого желудочка в качестве целевой терапии: новый взгляд на выживаемость. J Thorac Cardiovasc Surg . 2005 Январь 129 (1): 9-17. [Медлайн].
Starling RC, Naka Y, Boyle AJ и др. Результаты пост-США. Одобренное Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов исследование с использованием вспомогательного устройства для левого желудочка с непрерывным потоком в качестве моста к трансплантации сердца: проспективное исследование с использованием INTERMACS (Межведомственного реестра для поддержки кровообращения с механической поддержкой) Джам Колл Кардиол .2011 10 мая. 57 (19): 1890-8. [Медлайн].
Ventura PA, Alharethi R, Budge D, et al. Различное влияние на исходы после трансплантации вспомогательных устройств для левого желудочка с пульсирующим и непрерывным потоком. Клиническая трансплантация . 2011 июл-авг. 25 (4): E390-5. [Медлайн].
Slaughter MS, Pagani FD, Rogers JG и др., Для клинических исследователей HeartMate II. Клиническое управление вспомогательными устройствами для левого желудочка с непрерывным потоком на поздних стадиях сердечной недостаточности. J Пересадка легкого сердца . 2010 г., 29 апреля (4 доп.): S1-39. [Медлайн].
Кирклин Дж. К., Нафтел, округ Колумбия, Кормос Р. Л. и др. Третий годовой отчет INTERMACS: эволюция целевой терапии в США. J Пересадка легкого сердца . 2011 30 февраля (2): 115-23. [Медлайн].
Тейлор Д.О., Эдвардс Л.Б., Боучек М.М. и др. Реестр Международного общества трансплантации сердца и легких: двадцать второй официальный отчет о трансплантации сердца взрослым — 2005 г. J Пересадка легкого сердца . 2005 24 августа (8): 945-55. [Медлайн].
Boucek MM, Edwards LB, Keck BM, Trulock EP, Taylor DO, Hertz MI. Реестр Международного общества трансплантации сердца и легких: восьмой официальный педиатрический отчет — 2005 г. J Пересадка легкого сердца . 2005 24 августа (8): 968-82. [Медлайн].
Объединенная сеть обмена органами (США). Национальные данные. UNOS. Доступно на https://unos.org/data/. 24 октября 2017 г .; Доступ: 1 ноября 2017 г.
Стивенсон Л.В., Кормос Р.Л., Бурж Р.К. и др. Механическая поддержка сердца 2000: текущие применения и дизайн будущих исследований. 15-16 июня 2000 г., Бетесда, штат Мэриленд. Джам Колл Кардиол . 2001, январь, 37 (1): 340-70. [Медлайн].
Gray NA Jr, Selzman CH. Текущее состояние тотального искусственного сердца. Am Heart J . 2006 июль 152 (1): 4-10. [Медлайн].
Кули Д.А., Лиотта Д., Холлман Г.Л., Бладуэлл Р.Д., Личман Р.Д., Милам Д.Д.Ортотопический протез сердца для двухэтапной замены сердца. Ам Дж. Кардиол . 1969, 24 ноября (5): 723-30. [Медлайн].
Platis A, Larson DF. Временное тотальное искусственное сердце CardioWest. Перфузия . 2009 Сентябрь 24 (5): 341-6. [Медлайн].
Roussel JC, Senage T, Baron O, et al. Тотальное искусственное сердце CardioWest (Jarvik): опыт одного центра с 42 пациентами. Энн Торак Сург . 2009 г., 87 (1): 124–9; Обсуждение 130.[Медлайн].
Anderson E, Jaroszewski D, Pierce C, DeValeria P, Arabia F. Параллельное применение экстракорпоральной мембранной оксигенации и тотального искусственного сердца CardioWest в качестве моста для трансплантации. Энн Торак Сург . 2009 ноябрь 88 (5): 1676-8. [Медлайн].
Моррис Р.Дж. Тотальное искусственное сердце — концепции и клиническое применение. Semin Thorac Cardiovasc Surg . Осень 2008 г. 20 (3): 247-54. [Медлайн].
Мейер А., Слотер М.Тотальное искусственное сердце. Panminerva Med . 2011 Сентябрь 53 (3): 141-54. [Медлайн].
Национальная медицинская библиотека США. Европейская клиническая оценка общего искусственного сердца Carmat (предварительная HF). ClinicalTrials.gov. Доступно на https://clinicaltrials.gov/ct2/show/NCT02962973. Обновлено: 25 ноября 2016 г .; Доступ: 1 ноября 2017 г.
[Рекомендации] Акерман М.Дж., Приори С.Г., Виллемс С. и др., Общество сердечного ритма (HRS), Европейская ассоциация сердечного ритма (EHRA).Консенсусное заявление экспертов HRS / EHRA о состоянии генетического тестирования каннелопатий и кардиомиопатий: этот документ был разработан в рамках партнерства между Обществом сердечного ритма (HRS) и Европейской ассоциацией сердечного ритма (EHRA). Europace . 2011 августа 13 (8): 1077-109. [Медлайн]. [Полный текст].
Маркус Ф.И., Маккенна В.Дж., Шерилл Д. и др. Диагностика аритмогенной кардиомиопатии / дисплазии правого желудочка: предлагаемая модификация критериев рабочей группы. Eur Heart J . 2010 г. 31 (7): 806-14. [Медлайн]. [Полный текст].
[Рекомендации] О’Мира Э., Макдональд М., Чан М. и др. Рекомендации CCS / CHFS по сердечной недостаточности: обновленные данные о клинических испытаниях функциональной митральной регургитации, ингибиторов SGLT2, ARNI при HFpEF и тафамидисе при амилоидозе. Банка J Cardiol . 2020 Февраль, 36 (2): 159-69. [Медлайн]. [Полный текст].
[Рекомендации] Трейси С.М., Эпштейн А.Е., Дарбар Д. и др. 2012 г. ACCF / AHA / HRS, посвященное обновлению рекомендаций 2008 г. по аппаратной терапии нарушений сердечного ритма: отчет Фонда Американского колледжа кардиологов / Целевой группы Американской кардиологической ассоциации по практическим рекомендациям и Общества сердечного ритма.[исправлено]. Тираж . 2 октября 2012 г. 126 (14): 1784-800. [Медлайн]. [Полный текст].
[Рекомендации] Priori SG, Blomstrom-Lundqvist C, Mazzanti A, et al. Руководство ESC 2015 г. по ведению пациентов с желудочковой аритмией и предотвращению внезапной сердечной смерти: Целевая группа по ведению пациентов с желудочковой аритмией и профилактике внезапной сердечной смерти Европейского общества кардиологов (ESC). Принято: Ассоциация европейской детской и врожденной кардиологии (AEPC). Eur Heart J . 2015 г., 1. 36 (41): 2793-867. [Медлайн]. [Полный текст].
[Рекомендации] Рихал С.С., Найду С.С., Живертц М.М. и др., Общество сердечно-сосудистой ангиографии и вмешательств (SCAI), Американское общество сердечной недостаточности (HFSA) и др. Консенсусное заявление клинических экспертов SCAI / ACC / HFSA / STS от 2015 г. по использованию устройств для чрескожной механической поддержки кровообращения при лечении сердечно-сосудистых заболеваний: одобрено Американской кардиологической ассоциацией, Кардиологическим обществом Индии и Sociedad Latino Americana de Cardiologia Intervencion; подтверждение ценности Канадской ассоциацией интервенционной кардиологии-Association Canadienne de Cardiologie d’intervention. Джам Колл Кардиол . 2015 19 мая. 65 (19): e7-e26. [Медлайн]. [Полный текст].
[Рекомендации] Фельдман Д., Памбукиан С. В., Тойтеберг Дж. Дж. И др., Международное общество трансплантации сердца и легких. Рекомендации Международного общества по трансплантации сердца и легких по механической поддержке кровообращения, 2013 г.: краткое содержание. J Пересадка легкого сердца . 2013 Февраль 32 (2): 157-87. [Медлайн]. [Полный текст].
[Рекомендации] Пеура Дж. Л., Колвин-Адамс М., Фрэнсис Г. С. и др.Рекомендации по использованию механической поддержки кровообращения: стратегии устройств и выбор пациентов: научное заявление Американской кардиологической ассоциации. Тираж . 2012 27 ноября, 126 (22): 2648-67. [Медлайн]. [Полный текст].
Masini M, Elia E, Vianello PF и др. Частота, предикторы и прогностическое влияние разрядов имплантируемого кардиовертера-дефибриллятора в популяции первичной профилактики сердечной недостаточности и сниженной фракции выброса. Дж. Кардиоваск Мед (Хагерстаун) .2021, 1 февраля. 22 (2): 118-25. [Медлайн].
Новартис. Novartis объявляет о положительной рекомендации Консультативного комитета FDA по использованию Entresto для лечения пациентов с HFpEF [пресс-релиз]. Доступно по адресу https://www.novartis.com/news/media-releases/novartis-announces-positive-fda-advisory-committee-recommendation-use-entresto-treat-patients-hfpef. 16 декабря 2020 г .; Дата обращения: 26 января 2021 г.
Информационный документ Консультативного комитета FDA: Entresto (сакубитрил / валсартан) для лечения хронической сердечной недостаточности и сохраненной фракции выброса.15 декабря 2020 г. Доступно по адресу http://fda.gov/media/144379/download.
Lloyd-Jones D, Adams RJ, Brown TM и др., Для Статистического комитета Американской кардиологической ассоциации и Подкомитета по статистике инсультов. Резюме: статистика сердечных заболеваний и инсульта — обновление 2010 г .: отчет Американской кардиологической ассоциации. Тираж . 2010 г. 23 февраля. 121 (7): 948-54. [Медлайн].
Temporelli PL, Scapellato F, Eleuteri E, Imparato A, Giannuzzi P.Допплерэхокардиография при запущенной систолической сердечной недостаточности: неинвазивная альтернатива катетеру Свана-Ганца. Circ Heart Fail . 2010 май. 3 (3): 387-94. [Медлайн].
Miller R. AHA издает рекомендации по механической поддержке кровообращения для справочных документов. Медицинские новости Medscape. Доступно на http://www.medscape.com/viewarticle/773806. 1 ноября 2012 г .; Дата обращения: 7 ноября 2012 г.
[Рекомендации] Бангалор С., Кумар С., Мессерли Ф. Х.Когда обычной терапии сердечной недостаточности недостаточно: блокатор рецепторов ангиотензина, прямой ингибитор ренина или антагонист альдостерона? Застойная сердечная недостаточность . 2013 май-июнь. 19 (3): 107-15. [Медлайн].
Cleland JG, Teerlink JR, Senior R и др. Эффекты сердечного активатора миозина, омекамтива мекарбила, на сердечную функцию при систолической сердечной недостаточности: двойное слепое плацебо-контролируемое перекрестное исследование фазы 2 с ранжированием доз. Ланцет . 2011 20 августа.378 (9792): 676-83. [Медлайн].
Eklind-Cervenka M, Benson L, Dahlstrom U, Edner M, Rosenqvist M, Lund LH. Связь кандесартана и лозартана со смертностью от всех причин у пациентов с сердечной недостаточностью. ЯМА . 2011 12 января 305 (2): 175-82. [Медлайн].
Fumoto H, Horvath DJ, Rao S и др. Саморегулирующееся искусственное сердце с непрерывным потоком в клинике Кливленда для острых ощущений in vivo. J Пересадка легкого сердца .2010 29 января (1): 21-6. [Медлайн]. [Полный текст].
Дженнингс Д.Л., Чемберс Р.М., Шиллиг Дж. М.. Фармакотерапия HeartMate II, вспомогательного устройства для левого желудочка с непрерывным потоком, у пациентов с тяжелой сердечной недостаточностью: интеграция заболевания, устройства и лекарства. Энн Фармакотер . 2010 Октябрь 44 (10): 1647-50. [Медлайн].
Opie LH. Digitalis вчера и сегодня, но не навсегда. Результаты Circ Cardiovasc Qual .2013 г. 1. 6 (5): 511-3. [Медлайн].
Plank B, Kutyifa V, Moss AJ, et al. Курение связано с повышенным риском возникновения первых и рецидивов желудочковых тахиаритмий у ишемических и неишемических пациентов с легкой сердечной недостаточностью: субисследование MADIT-CRT. Ритм сердца . 2014 май. 11 (5): 822-7. [Медлайн].
Стайлз С. Удвоение блокады РААС при ВЧ? По данным метаанализа, антагонисты альдостерона, а не БРА. Медицинские новости Medscape.Доступно на http://www.medscape.com/viewarticle/776725. 26 декабря 2012 г .; Доступ: 31 декабря 2012 г.
Topilsky Y, Oh JK, Atchison FW, et al. Результаты эхокардиографии у стабильных амбулаторных пациентов с правильно функционирующими вспомогательными устройствами для левого желудочка HeartMate II. J Am Soc Echocardiogr . 2011 24 февраля (2): 157-69. [Медлайн].
Haddad F, Elmi-Sarabi M, Fadel E, Mercier O, Denault AY. Жемчужины и подводные камни в лечении правожелудочковой недостаточности в кардиохирургии. Curr Opin Anaesthesiol . 2016 29 февраля (1): 68-79. [Медлайн].
Bois JP, Chareonthaitawee P. Радионуклидная визуализация при застойной сердечной недостаточности: оценка жизнеспособности, саркоидоз и амилоидоз. Кардиол Клин . 2016 Февраль 34 (1): 119-32. [Медлайн].
Hanzel GS, Dixon S, Goldstein JA. Определение приоритетов и сочетание методов лечения сердечной недостаточности в эпоху механических поддерживающих устройств. Interv Cardiol Clin .2017 Июль 6 (3): 465-80. [Медлайн].
Geis N, Raake P, Mereles D, et al. Чрескожное восстановление тяжелой регургитации митрального клапана, вторичной по отношению к разрыву хорд, у восьмидесятилетних детей с использованием MitraClip. J Интервал Кардиол . 12 октября 2017 г. [Medline].
Faletra FF, Berrebi A, Pedrazzini G, et al. Трехмерная чреспищеводная эхокардиография: новый инструмент визуализации для оценки митральной регургитации и управления чрескожной пластикой митрального клапана от края до края. Prog Cardiovasc Dis . 19 октября 2017 г. [Medline].
Отделение штата Огайо, Американский колледж кардиологии
Присоединяйтесь к своим коллегам из Огайо-ACC на Виртуальном весеннем саммите 10 апреля! Зарегистрируйтесь бесплатно сегодня.
Пять команд программы кардиологических тренировок штата Огайо соревновались в соревнованиях ACC Jeopardy Competition, проводимых 6 февраля за честь представлять Огайо на национальном соревновании FIT Jeopardy Competition этой весной.Поздравляем команду Университета штата Огайо с победой! Смотрите полное соревнование.
В Феврале 2021 года «Дело месяца Огайо-ACC в области FIT» освещается дело из Саурав Уппал, Мэриленд. Он называется «Массивная легочная эмболия у пациента, недавно перенесшего внутричерепную операцию и успешно вылеченного с помощью катетерной эмболэктомии».
Огайо-ACC с гордостью «проливает свет» на своих членов «Женщины в кардиологии»!
В исследовании месяца Ohio-ACC FIT за январь 2021 года подчеркивается исследование Майкла Бирсмита, доктора медицины.Он озаглавлен «Влияние транскатетерного восстановления митрального клапана на кинетическую энергию левого предсердия при хронической митральной регургитации».
60-летняя женщина с одышкой Артикул
.
Кейс-презентация
Пациент, 60-летняя белая женщина, поступает в отделение неотложной помощи с острой одышкой. Симптомы начались примерно за 2 дня до этого и постепенно ухудшались без каких-либо сопутствующих, отягчающих или облегчающих факторов.Примерно год назад у нее были аналогичные симптомы с обострением острой хронической обструктивной болезни легких (ХОБЛ), требующей госпитализации. Она использует искусственную вентиляцию легких BiPAP ночью, когда спит, и попросила использовать ее в отделении неотложной помощи из-за одышки и желания спать.
Она отрицает жар, озноб, кашель, свистящее дыхание, выделение мокроты, боль в груди, сердцебиение, давление, боль в животе, вздутие живота, тошноту, рвоту и диарею.
Она сообщает об затрудненном дыхании в покое, забывчивости, легкой утомляемости, ощущении холода, требующего одеял, учащенном мочеиспускании, недержании мочи и отеках в двухсторонних нижних конечностях, которые возникают впервые и усиливаются.Впоследствии она не вставала с постели в течение нескольких дней, за исключением использования туалета из-за ощущения слабости, усталости и одышки.
Нет известных контактов с больными дома. В семейном анамнезе у ее отца имеется серьезное заболевание сердца и злокачественное новообразование простаты. Социальный анамнез положителен для курения табака в возрасте 30 лет. Бросила курить 2 года назад из-за нарастающей одышки. Она отрицает употребление алкоголя и запрещенных наркотиков. Нет известных пищевых продуктов, лекарств или аллергии на окружающую среду.
История болезни имеет важное значение для болезни коронарной артерии, инфаркта миокарда, ХОБЛ, гипертонии, гиперлипидемии, гипотиреоза, сахарного диабета, заболеваний периферических сосудов, употребления табака и ожирения. Прошлый хирургический анамнез важен для аппендэктомии, катетеризации сердца с установкой стента, гистерэктомии и нефрэктомии.
В настоящее время она принимает лекарства: Breo Ellipta 100-25 мкг для ингаляций в день, гидралазин 50 мг перорально 3 раза в день, гидрохлоротиазид 25 мг перорально в день, Duo-Neb для ингаляций каждые 4 часа PRN, левотироксин 175 мкг перорально в день, метформин 500 мг внутрь два раза в день, небиволол 5 мг внутрь ежедневно, аспирин 81 мг внутрь ежедневно, витамин D3 1000 единиц внутрь ежедневно, клопидогрель 75 мг внутрь ежедневно, изосорбид мононитрат 60 мг внутрь ежедневно и розувастатин 40 мг внутрь повседневная.
Физический осмотр
Первоначальный физический осмотр показывает температуру 97,3 F, частоту сердечных сокращений 74 ударов в минуту, частоту дыхания 24, АД 104/54, ИМТ 40,2 и сатурацию O2 90% в воздухе помещения.
Конституция: Женщина с очень сильным ожирением и тяжелым заболеванием. Хорошо развитый и хорошо питаемый с установленным BiPAP. Лежит на больничных носилках под 3 одеялами.
HEENT:
- Head: Нормоцефальный и атравматический
- Рот: Влажные слизистые оболочки
- Макроглоссия
- Глаза: Конъюнктива и ЭОМ в норме.Зрачки равные, круглые, светочувствительные. Желтухи склеры нет. Имеется двусторонний периорбитальный отек.
- Шея: Шея гибкая. Нет JVD. Никаких образований или хирургических рубцов.
- Горло: Патент и влажность
Сердечно-сосудистая система: Нормальный ритм, нормальный ритм и нормальный звук сердца без шума. 2+ точечный отек двусторонних нижних конечностей и сильная пульсация на всех четырех конечностях.
Легочные / грудная клетка: В настоящее время респираторного расстройства нет, присутствует тахипноэ, (+) отмечены хрипы, двусторонние хрипы, двустороннее уменьшение движения воздуха.Пациент с трудом может закончить предложение из-за одышки.
Брюшной: Мягкий. Тучный. Шумы кишечника в норме. Без вздутия и болезненности
Кожа : Кожа очень сухая
Неврология : Внимание, бодрствование, способность защитить дыхательные пути. Перемещение всеми конечностями. Без сенсационных потерь
Первоначальная оценка
Была проведена первоначальная оценка для выяснения источника одышки, которая включала общий анализ крови для установления наличия инфекционного или анемического источника, CMP для проверки электролитного баланса и проверки функции почек и газов артериальной крови для определения PO2 для гипоксии и любых основных кислотных факторов. нарушение оснований, креатининкиназа и тропонин I для оценки наличия инфаркта миокарда или рабдомиолиза, натрийуретический пептид мозга, ЭКГ и рентген грудной клетки.Учитывая, что сейчас зима и грипп является эндемическим в сообществе, был также проведен экспресс-анализ на грипп.
CBC
Практически ничем не примечательный и не способствующий установлению диагноза.
CMP
Показано повышение креатинина выше исходного уровня с 1,08 базы до 1,81, что указывает на возможное острое повреждение. EGFR на уровне 28 соответствует хроническому заболеванию почек. Кальций был повышен до 10,2. Однако с поправкой на альбумин это исправлено до 9.8 мг / дл. Легкий трансаминит присутствует, как видно по измерениям щелочной фосфатазы, AST и ALT, что может быть связано с застоем в печени из-за перегрузки объемом.
Исходный газ артериальной крови с pH 7,491, PCO2 27,6, PO2 53,6, HCO3 20,6 и сатурацией кислорода 90% в воздухе помещения, что указывает на респираторный алкалоз с гипоксическими респираторными особенностями.
Креатининкиназа была повышена вместе с серийными исследованиями повышенного тропонина I. При наличии у нее известной хронической почечной недостаточности и острого повреждения, на которое указывает указанное выше значение креатинина, устанавливается дифференциал рабдомиолиза.
Грипп A и B: отрицательный
ЭКГ
Нормальный синусовый ритм с неспецифическими изменениями сегмента ST в нижних отведениях. Пониженное напряжение в отведениях I, III, aVR, aVL, aVF.
Рентген грудной клетки
Выводы: Бибазилярная болезнь воздушного пространства, которая может проявляться альвеолярным отеком. Отмечена кардиомегалия. Отмечены заметные межстраничные отметины. Небольшой двусторонний плевральный выпот
Отпечаток рентгенолога: Рентгенологические изменения застойной недостаточности с двусторонним плевральным выпотом больше слева, чем справа
Дифференциальная диагностика
- Острая на хроническом обострении ХОБЛ
- Острый при хронической почечной недостаточности
- Бактериальная пневмония
- Застойная сердечная недостаточность
- NSTEMI
- Выпот в перикард
- Гипотиреоз
- Гриппозная пневмония
- Отек легких
- Тромбоэмболия легочной артерии
Подтверждающая оценка
На второй день приема у пациентки одышка не уменьшилась, и ее больше смущали трудности с возбуждением при разговоре и осмотре.Для дальнейшего выяснения этиологии ее одышки и спутанности сознания был получен дополнительный анамнез через мужа пациентки. Он показал, что она плохо переносит прием лекарств. Он сообщает, что она «не видит необходимости принимать столько таблеток».
Тестирование проводилось для включения ТТГ, свободного T4, BNP, повторного определения газов артериальной крови, компьютерной томографии грудной клетки и эхокардиограммы. ТТГ и свободный Т4 оценивают гипотиреоз. BNP оценивает состояние жидкостной нагрузки и возможную застойную сердечную недостаточность.Компьютерная томография грудной клетки позволит выявить анатомические аномалии. Эхокардиограмма используется для оценки фракции выброса левого желудочка, функции правого желудочка, давления в легочной артерии, клапанной функции, перикардиального выпота и любой гипокинетической области.
- TSH: 112,717 (В)
- Свободный T4: 0,56 (л)
- ТТГ и свободного Т4 указывают на тяжелый первичный гипотиреоз.
- BNP: 187
Значения
BNP может быть ложно низким у пациентов с ожирением из-за увеличенной площади поверхности.Кроме того, в жировой ткани есть рецепторы BNP, которые увеличивают истинное значение BNP. Кроме того, у афроамериканских пациентов с большей экскрецией могут быть ложно низкие значения, вторичные по отношению к большей экскреции BNP. Этот тест не так полезен при почечной недостаточности из-за хронической перегрузки жидкостью. Это позволяет снизить чувствительность сердечных тканей с последующим уменьшением высвобождения BNP.
Повторный анализ газов артериальной крови при вентиляции BiPAP показывает pH 7,397, PCO2 35,3, PO2 72,4, HCO3 21,2 и сатурацию кислорода 90% при 2 л дополнительного кислорода.
КТ грудной клетки без контраста в основном была получена для оценки левого гемиторакса, особенно ретрокардиальной области.
Отпечаток рентгенолога: Крошечные двусторонние плевральные выпоты. Выпот в перикард. Кальциноз коронарной артерии. Некоторые ателектазы основания левого легкого с минимальным поражением воздушного пространства.
Эхокардиограмма
Систолическая функция левого желудочка в норме. Полость левого желудочка погранично расширена.
Перикардиальная жидкость собирается в основном сзади, латерально, но не апикально.Оказалось, что наблюдался тонкий, ранний гемодинамический эффект перикардиальной жидкости на правосторонние камеры в виде раннего диастолического коллапса RA / RV и задержки расширения RV до поздней диастолы. Специального исследования тампонады не проводилось.
Расчетная фракция выброса находится в диапазоне от 66% до 70%. Полость левого желудочка погранично расширена.
Аортальный клапан имеет аномальное строение и склероз.
Митральный клапан имеет аномальное строение.Присутствует умеренный кальциноз митрального кольца. Имеется двустороннее утолщение. Присутствует следовая регургитация митрального клапана.
Диагностика
- Микседема кома или тяжелый гипотиреоз
- Выпот в перикард вторичный после микседемной комы
- Обострение ХОБЛ
- Острая хроническая гипоксическая дыхательная недостаточность
- Острый респираторный алкалоз
- Двусторонняя внебольничная пневмония
- Малые двусторонние плевральные выпоты
- Острый рабдомиолиз легкой степени тяжести
- Острая хроническая, IV стадия, почечная недостаточность
- Повышенный уровень тропонина I, вероятно, вторичный по отношению к почечной недостаточности
- Сахарный диабет 2 типа, инсулинозависимый
- Крайнее ожирение
- Печеночная дисфункция
Менеджмент
Пациент был крайне болен, и у него быстро происходила декомпенсация полиорганной недостаточности, включая дыхательную недостаточность, измененное психическое состояние, острую хроническую почечную недостаточность и сердечную дисфункцию.Основное беспокойство по поводу стабильности пациента было связано с дыхательной недостаточностью в сочетании с измененным психическим статусом. В отделении интенсивной терапии (ОИТ) она быстро начала отказывать в терапии BiPAP. Впоследствии пациентка была экстренно интубирована в отделении интенсивной терапии. Системный обзор методов лечения и госпитального курса выглядит следующим образом:
Эндокринная
Учитывая первичный диагноз микседемной комы, раннее добавление гормонов щитовидной железы является важным. Медицинские работники следовали рекомендациям Американской тироидной ассоциации, которые рекомендуют давать комбинированные добавки T3 и T4; однако также можно использовать только Т4.Т3-терапия вводится внутривенно в виде болюса от 5 до 20 мкг и продолжается от 2,5 до 10 мкг каждые 8 часов. За внутривенной нагрузочной дозой от 300 до 600 мкг Т4 следует ежедневная внутривенная доза от 50 до 100 мкг. Повторный мониторинг ТТГ и Т4 следует проводить каждые 1-2 дня для оценки эффекта и титрования дозы лекарства. Цель — улучшить умственную функцию. До тех пор, пока сопутствующая надпочечниковая недостаточность не будет исключена с помощью случайного измерения уровня кортизола в сыворотке, следует вводить гидрокортизон от 50 до 100 мг каждые 8 часов.В этом случае врачи использовали 100 мг гидрокортизона внутривенно каждые 8 часов. Альтернативной терапией является дексаметазон от 2 до 4 мг каждые 12 часов.
Неврологический
Психическое состояние пациента резко ухудшилось, несмотря на терапию. В контексте ее истории гипотиреоза это может быть микседема-кома или поражение другой системы органов. Были продолжены прием препаратов для лечения щитовидной железы и гидрокортизона. Головка КТ без контраста была нормальной.
Респираторный
Для ухудшения метаболического ацидоза и защиты дыхательных путей пациенту экстренно интубировали.Считалось, что ее дыхательные пути подвергаются высокому риску из-за большого языка, короткой шеи и сильного ожирения. Поскольку сердце пациента зависело от предварительной нагрузки вследствие перикардиального выпота, было начато болюсное введение 1 литра физиологического раствора. Норэпинефрин был начат с низкой дозы для поддержки вазопрессоров, а кетамин с низкой дозой пропофола использовался для седативного эффекта. Кетамин является симпатомиметическим препаратом и обычно не вызывает гипотонию, как все другие седативные средства. Пациент находился на ИВЛ в режиме вентиляции AC, дыхательный объем 6 мл / кг идеальной массы тела, поток 70, исходный fio2 100%, частота 26 в минуту (для компенсации метаболического ацидоза), PEEP 8.
Сердечно-сосудистые
Было установлено, что гемодинамически стабильна с перикардиальным выпотом. Сердечная дисфункция этого пациента была диастолической по природе, о чем свидетельствует фракция выброса от 66% до 70%. Обнаружение заднего перикардиального выпота еще раз подтвердило этот вывод. Задний характер этого выпота не поддается перикардиоцентезу. Таким образом, этот пациент зависел от преднагрузки и демонстрировал признаки гипотонии. Потребность в реанимации кристаллоидной жидкостью была сбалансирована с учетом влияния увеличения внутрисосудистого объема на застойную сердечную недостаточность и состояние перегрузки жидкостью.Замещение гормонов щитовидной железы, как указано выше, должно улучшить гипотензию. Однако вазопрессоры могут использоваться для поддержания перфузии жизненно важных органов, направленной на достижение среднего артериального давления выше 65 мм рт. Ст. При необходимости. АД улучшилось после введения болюса жидкости, и в конечном итоге норадреналин был отменен. Были получены серийные эхокардиограммы, чтобы убедиться, что у пациента не развилась физиология тампонады. Общий КК был повышен, что, вероятно, было связано с гипотиреозом в сочетании с хроническим заболеванием почек.
Инфекционное заболевание
Были получены посевы крови, анализ мочи и посев мокроты.Количество лейкоцитов у пациента было нормальным. Вероятно, это вторично из-за того, что у нее ослаблен иммунитет из-за гипотиреоза и диабета. Частично диффузный отек и двусторонний плевральный выпот в легких можно объяснить сердечной дисфункцией. Была предпринята попытка торакоцентеза плевральной жидкости, и жидкость была проанализирована на цитологию и окрашивание по Граму, чтобы исключить инфекционные или злокачественные причины в качестве терапевтических и диагностических мер. Пока эти результаты не вернутся, показаны антибиотики широкого спектра действия, которые могут быть отменены, как только инфекция будет полностью исключена.
Желудочно-кишечный
После интубации пациенту было начато кормление через назогастральный зонд. Хорошо переносила кормления. АСТ и АЛТ были слегка повышены, что, как предполагалось, было связано с гипотиреозом, и поскольку ТТГ и свободный Т4 улучшили ее АСТ и АЛТ. В конце концов, эти значения стали нормальными, когда ее уровень ТТГ приблизился к 50.
Почечный
Ее исходный креатинин был близок к 1,08 в предыдущих медицинских записях. Она представила креатинин 1.8 в отделении неотложной помощи. Поскольку гипотиреоз вызывает задержку жидкости, частично из-за того, что гормон щитовидной железы способствует выведению свободной воды, а частично из-за снижения лимфатической функции по возвращению жидкости в кровообращение. Была предпринята попытка агрессивного диуреза. В результате ее креатинин первоначально увеличился, но улучшился при повторной оценке, и у пациентки был новый базовый уровень креатинина 1,6. В целом у нее было чистое изменение статуса жидкости на 10 литров отрицательное к десяти дням госпитализации в отделение интенсивной терапии.
Гематология
Легкая анемия, в противном случае количество лейкоцитов и тромбоцитов было нормальным. Следует внимательно следить за электролитным балансом, обращая внимание на натрий, калий, хлорид и кальций, особенно, поскольку они ухудшаются как при почечной недостаточности, так и при микседеме.
Ежедневные каникулы с седацией, психическое состояние пациентов улучшилось и было намного лучше, когда ТТГ был около 20. Двусторонний плевральный выпот улучшился при агрессивном диурезе. Испытания на дыхание были начаты, когда потребность пациента в fio2 снизилась до 60%, а ПДКВ — 8.В конце концов, она была экстубирована на BiPAP, а затем на назальную канюлю с высоким потоком, когда BiPAP не использовался. Перикардиальная жидкость оставалась стабильной, патологии тампонады сердца не было. В результате было определено, что в окошке перикарда нет необходимости. Кроме того, она не была кандидатом на перикардиоцентез, так как выпот в перикард располагался кзади от сердца. Почечная недостаточность улучшилась за счет улучшения сердечной функции, диуретиков и заместительной терапии гормонов щитовидной железы.
После экстубации у пациента была проведена оценка речи и глотания, и он смог возобновить пероральную диету.В конце концов, пациент был переведен из отделения интенсивной терапии в общий медицинский этаж, а затем в отделение реабилитации.
Обсуждение
Несмотря на название микседема кома, большинство пациентов не находятся в состоянии комы. По своей сути это заболевание представляет собой тяжелый кризис гипотиреоза, который приводит к системной полиорганной недостаточности. Гормоны щитовидной железы Т3 и, в меньшей степени, Т4 действуют непосредственно на клеточном уровне, регулируя все метаболические процессы в организме.Таким образом, дефицит этого гормона характеризуется системным снижением метаболизма и снижением утилизации глюкозы, а также увеличением производства и накопления осмотически активных белковых комплексов мукополисахаридов в периферических тканях, что приводит к диффузному отеку и набуханию тканей. [1]
Микседемная кома — это заболевание, которое возникает в основном у женщин в соотношении 4: 1 по сравнению с мужчинами. Обычно он поражает пожилых людей в возрасте старше 60 лет, и примерно 90% случаев возникают в зимние месяцы.Микседема кома является результатом давнего неидентифицированного или недолеченного гипотиреоза любой этиологии. Гормон щитовидной железы необходим всему организму и действует как регулирующий гормон, влияющий на многие системы органов. [2] В тканях сердца микседема-кома проявляется снижением сократимости с последующим уменьшением ударного объема и общего сердечного выброса. Также обычно присутствуют брадикардия и гипотензия. Выпот в перикарде возникает из-за накопления мукополисахаридов в перикардиальном мешке, что приводит к ухудшению сердечной функции и застойной сердечной недостаточности из-за диастолической дисфункции.Также увеличивается проницаемость капилляров по всему телу, что приводит к усилению отека. Результаты электрокардиограммы могут включать брадикардию и низковольтные, неспецифические изменения формы волны ST с возможными перевернутыми зубцами T.
Неврологические ткани поражаются микседематозной комой, что приводит к патогномоничному изменению психического статуса в результате гипоксии и пониженного мозгового кровотока, вторичного по отношению к сердечной дисфункции, как указано выше. Кроме того, гипотиреоз приводит к снижению поглощения и утилизации глюкозы в неврологической ткани, что ухудшает когнитивные функции.
Легочная система обычно проявляет этот болезненный процесс через гиповентиляцию, вторичную по отношению к центральной нервной системе (ЦНС), угнетению дыхательного привода с притуплением реакции на гипоксию и гиперкапнию. Кроме того; метаболическая дисфункция в дыхательных мышцах приводит к респираторной усталости и отказу, макроглоссия из-за отека языка, вызванного мукополисахаридами, приводит к механической обструкции дыхательных путей, а синдром гиповентиляции ожирения с пониженным дыхательным движением, поскольку большинство пациентов с гипотиреозом страдают ожирением.
Почечные проявления включают снижение скорости клубочковой фильтрации из-за снижения сердечного выброса и повышение системного сосудистого сопротивления в сочетании с острым рабдомиолизом, что приводит к острому повреждению почек. В случае с нашим пациентом, описанным выше, у которого уже есть состояние почечной недостаточности после нефрэктомии, это еще больше ухудшается. Конечным результатом является ухудшение состояния перегрузки жидкостью, усугубляющее сердечную дисфункцию и отек. [3]
В желудочно-кишечном тракте наблюдается отек, вызванный мукополисахаридами, что также приводит к нарушению всасывания питательных веществ, кишечной непроходимости и снижению перистальтики.Асцит — обычное явление из-за повышенной проницаемости капилляров кишечника в сочетании с сопутствующей застойной сердечной недостаточностью и застойной печеночной недостаточностью. Коагулопатии часто возникают в результате этой печеночной дисфункции.
Оценка: Диагноз микседемной комы, как и всех других заболеваний, в значительной степени зависит от истории болезни и медицинского осмотра. Прошлый медицинский анамнез, включая гипотиреоз, очень важен при выявлении снижения психического статуса или комы.При отсутствии выявленного гипотиреоза микседемная кома является диагнозом исключения, когда исключены все другие источники комы. При подозрении на микседемную кому требуется оценка тиреотропного гормона (ТТГ), свободного тироксина (Т4) и кортизола в сыворотке крови. Т4 будет крайне низким. ТТГ варьируется в зависимости от этиологии гипотиреоза: высокий уровень ТТГ указывает на первичный гипотиреоз, а низкий или нормальный ТТГ указывает на вторичную этиологию. Низкий уровень кортизола может указывать на надпочечниковую недостаточность из-за гипотиреоза.[4]
Прогноз: Микседематозная кома требует неотложной медицинской помощи. При правильной и быстрой диагностике и начале терапии уровень смертности все еще составляет от 25% до 50%. Наиболее частая причина смерти — дыхательная недостаточность. Факторы, предполагающие более неблагоприятный прогноз, включают пожилой возраст, стойкую гипотермию, брадикардию, низкий балл по шкале комы Глазго или полиорганные нарушения, на которые указывает высокий балл APACHE (оценка острой физиологии и хронического здоровья) II. По этим причинам помещение в отделение интенсивной терапии с низким порогом интубации и ИВЛ может улучшить исходы смертности.[3] [5]
Жемчуг мудрости
- Не каждый случай одышки является ХОБЛ или застойной сердечной недостаточностью (ХСН). Хотя это и менее вероятно, история гипотиреоза в анамнезе должна вызывать подозрение на микседемную кому у пациента с любыми когнитивными изменениями.
- Микседема — серьезная имитирующая болезнь, поражающая все системы органов. Его легко принять за застойную сердечную недостаточность, обострение ХОБЛ, пневмонию, почечную недостаточность или неврологический инсульт.
- Первые шаги терапии включают агрессивное лечение дыхательных путей, заместительную терапию гормонами щитовидной железы, терапию глюкокортикоидами и поддерживающие меры.
- Эти пациенты должны находиться под наблюдением в условиях интенсивной терапии с помощью непрерывной телеметрии. [6]
(Нажмите на изображение, чтобы увеличить)
Пример из практики 60-летней женщины с одышкой
Предоставлено Sandeep Sharma, MD
Связанная с сорафенибом сердечная недостаточность, осложненная кардиогенным шоком, после лечения гепатоцеллюлярной карциномы на поздней стадии: обсуждение клинического случая
Предпосылки. Сорафениб, пероральный ингибитор тирозинкиназы (TKI), нацелен на множественные рецепторы тирозинкиназы (TKR), участвующие в ангиогенезе и росте опухоли. Исследования показывают, что ингибирование TKR влияет на выживаемость кардиомиоцитов. Ингибирование передачи сигналов VEGF прерывает ангиогенез и связано с развитием гипертонии и компенсаторной гипертрофии. Компенсированная гипертрофия в конечном итоге приводит к сердечной недостаточности. Описание корпуса. 76-летний мужчина с в анамнезе систолической сердечной недостаточностью вследствие ишемической кардиомиопатии и гепатоцеллюлярной карциномой (ГЦК) стадии IIIC обратился с симптомами декомпенсированной сердечной недостаточности.За четыре месяца до госпитализации ему начали принимать сорафениб. Результатов . Нашему пациенту назначили фуросемид внутривенно и назначили терапию. Клинический статус осложнялся развитием низкого сердечного выброса и шока, требующего инотропной поддержки. Тщательное титрование лекарств от сердечной недостаточности привело к улучшению гемодинамики и прекращению приема добутамина. Заключение . Необходимо повышать осведомленность о кардиотоксичности сорафениба. По мере роста использования TKI для лечения рака будет увеличиваться количество осложнений, связанных с сердечной недостаточностью.У нашего пациента рутинное лечение сердечной недостаточности и прекращение приема сорафениба привели к клиническому улучшению. Будущие исследования по лечению кардиотоксичности сорафениба должны быть дополнительно изучены на этой уникальной популяции пациентов.
1. Введение
Сорафениб — это пероральный ингибитор мультикиназы, который воздействует на пути, участвующие в ангиогенезе и росте опухоли, путем ингибирования рецепторов тирозинкиназы и рекомендуется в качестве препарата первой линии для лечения запущенной гепатоцеллюлярной карциномы из-за ограниченных альтернатив.Действие сорафениба на организм человека не ограничивается клетками гепатоцеллюлярного рака и связано с сердечно-сосудистой токсичностью, ведущей к патогенезу клинической сердечной недостаточности и резистентной гипертензии [1, 2].
В этом отчете представлен клинический случай пациента с ишемической кардиомиопатией и поздней стадией ГЦК, у которого началось лечение сорафенибом, у которого впоследствии развилась сердечная недостаточность, осложненная кардиогенным шоком. Мы рассмотрим клинический случай, биологическую основу сердечной токсичности TKI, а также терапевтические проблемы и соображения по лечению гипертензии, связанной с сорафенибом, и сердечной недостаточности.
2. Клинический случай
Мужчина 76 лет обратился с жалобой на нарастание одышки в покое и при физической нагрузке, ортопноэ и отек нижних конечностей. Прошлый медицинский анамнез имел важное значение для однососудистой ишемической болезни сердца (чрескожное коронарное вмешательство), систолической сердечной недостаточности со сниженной фракцией выброса (ФВЛЖ 37%) из-за ишемической кардиомиопатии, тяжелой гипертрофии желудочков, хронической фибрилляции предсердий, гипертонии, гиперлипидемии. , сахарный диабет второго типа, хроническая обструктивная болезнь легких и гепатоцеллюлярная карцинома стадии IIIC.Семейный анамнез был положительным на гипертонию и сахарный диабет 2 типа. Ранее он лечился с помощью рекомендованной терапии систолической сердечной недостаточности (Таблица 1). Трансторакальная эхокардиограмма была значимой для умеренно сниженной функции левого желудочка (ЛЖ), дилатации левого предсердия, нормальных размеров камеры желудочка, увеличения массы ЛЖ и общего гипокинеза (Рисунок 1).
9023ilol 9024 125 мг перорально два раза в день 2,5 мг внутрь ежедневно
| ||||||||||||||||||
За восемь месяцев до госпитализации МРТ сердца показала результаты, позволяющие предположить визуализацию миокарда нижних отделов миокарда. и умеренно подавленная систолическая дисфункция.Его лечили от ишемической сердечной недостаточности без дальнейшей стратификации риска. За четыре месяца до госпитализации у пациента случайно было обнаружено пальпируемое образование в правом верхнем квадранте, которое при ультразвуковом исследовании выявило большую неоднородную эхогенную плотность (размером 13 см). Он прошел чреспеченочную биопсию, и патологические результаты были значительными для низкодифференцированной плеоморфной гепатоцеллюлярной карциномы. КТ брюшной полости и таза была значимой для распространения опухоли на нижнюю полую вену и поддиафрагмальное пространство.Был измерен заметно повышенный уровень альфа-фетопротеина (AFP) (> 10 000 нг / мл), что указывает на высокую опухолевую нагрузку.
Согласно клиническим данным, а также данным визуализации, его стадия рака по классификации ВОЗ была стадией IIIC. Годовая выживаемость пациентов с ГЦК стадии IIIC составляет 6–8 месяцев, и рекомендуемым лечением является ингибитор тирозинкиназы (TKI), называемый сорафенибом, который увеличивает среднюю продолжительность выживаемости до 10,7 месяцев [3].
Пациент поступил в отделение неотложной помощи с гипертонической болезнью (169/79 мм рт. Ст.) И тахикардией с желудочковой частотой 127 ударов в минуту (рис. 2).Физикальное обследование соответствовало перегрузке объемом, а приемные лаборатории были отмечены повышенным BNP, аномальным BUN / креатинином и повышенными функциональными тестами печени (Таблица 2). Рентгенография грудной клетки показала кардиомегалию с застоем легочных вен и умеренным правосторонним плевральным выпотом.
.6–5,0 мэкв / л мЭкв / л
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
сердечная недостаточность с декомпенсированной сердечной недостаточностью. Пациенту вводили фуросемид, карведилол и лизиноприл внутривенно. После достаточного диуреза (10 литров жидкости) клинические симптомы улучшились минимально (таблица 3). Однако в течение последующих 18 часов у пациента развилась стойкая гипотензия (САД 60 мм рт.ст.), ухудшение функции почек и охлаждение конечностей, что указывало на надвигающийся кардиогенный шок.У него продолжалось повышение JVP при физикальном обследовании, которое предполагало ограниченное наполнение правого желудочка (ПЖ), а также недостаточность ПЖ. Допплерография пульсовой волны через LVOT предполагала уменьшение ударного объема после расчета временного интеграла скорости LV (Рисунок 3). Впоследствии была выполнена катетеризация правых отделов сердца, которая показала умеренно повышенное давление наполнения правого и левого желудочков, легочную гипертензию и низкий сердечный выброс (таблица 3). Затем его лечили непрерывной инфузией добутамина и фуросемида.ЭКГ в то время показала улучшение желудочкового ритма без признаков изменений ST-T (рис. 4).
| (a) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| (b) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
На основании предшествующего анамнеза недавнего начала приема сорафениба с последующим ухудшением функции сердца диагностирована индуцированная декомпенсированная сердечная недостаточность.Этот клинический случай служит примером терапевтических проблем при лечении сердечной недостаточности у пациентов, леченных от гепатоцеллюлярной карциномы сорафенибом. Сердечная токсичность сорафениба известна, и хотя многим пациентам с ранее существовавшей сердечной недостаточностью не назначают ингибиторы тирозинкиназы по этой причине, ограниченное лечение рака, такого как ГЦК, может вынудить медицинских работников сделать это. Необходимо осторожное принятие клинических решений, наблюдение за сердечной недостаточностью и распознавание групп повышенного риска у этой уникальной подгруппы пациентов.Наша цель — обсудить механизм сердечной токсичности, связанной с сорафенибом, и другими ингибиторами тирозинкиназы. Мы также рассматриваем клинические стратегии лечения осложнений сердечной недостаточности. 3. ОбсуждениеСорафениб — это пероральный ингибитор тирозинкиназы, который воздействует на множественные рецепторы тирозинкиназы, участвующие в ангиогенезе и росте опухоли, и рекомендуется в качестве препарата первой линии для лечения запущенной ГЦК [1]. В раковых клетках активность тирозинкиназы увеличивается из-за мутаций в генах, связанных с основными регуляторными компонентами фермента.Мутации в раковых клетках также могут приводить к сверхэкспрессии генов тирозинкиназ. Ингибирование тирозинкиназы опосредуется связыванием лиганда или антитела (ингибитора), что препятствует достижению рецептором своей активированной формы. Аутофосфорилирование тирозинкиназы впоследствии активирует серию каскадов протеинкиназ в одном из двух доминирующих путей, участвующих в пролиферации, гипертрофии, функции и выживании клеток. Это путь фосфатидилинозитол-3-киназы (PI3K) через AKT или каскад митоген-активируемой протеинкиназы (MAPK) через RAS и ERK (киназа, регулируемая внеклеточными сигналами) [4, 5]. Сигнальный путь тирозинкиназ, сайты ингибирования и кардиотоксичность, вторичная по отношению к трастузумабу после лечения рака молочной железы HER2 + . Для дальнейшего понимания причин кардиотоксичности, связанной с сорафенибом, уместно обсудить уроки, извлеченные из TKI более раннего поколения, точные пораженные клеточные пути и механизмы, лежащие в основе патогенеза клинической сердечной недостаточности. Пациентов с рецептором ERBB2, также известным как HER2 (рецептор эпидермального фактора роста человека), раком груди, которые получали химиотерапию на основе антрациклина, было 3.В 5 раз выше вероятность (8% против 27%) развития бессимптомной сердечной дисфункции по данным эхокардиографии или клинической сердечной недостаточности [6]. Клинически значимыми предикторами сердечной токсичности среди нескольких когорт, получавших трастузумаб, были наличие сердечного заболевания в анамнезе на исходном уровне, лечение антрациклинами и возраст> 70 лет [7, 8]. Истинная частота сердечной недостаточности, вторичной по отношению к одному трастузумабу, вероятно, была неизвестна из-за смешения с лечением антрациклинами и таксанами. Таким образом, оценка истинного клинического риска кардиомиопатии среди пациентов, получающих трастузумаб, привела к клиническим испытаниям с заранее определенными сердечными конечными точками, которые оценивают частоту возникновения менее частой при применении одного препарата (4–7%) [9, 10].Данные последующего клинического наблюдения этих исследований дополнительно продемонстрировали, что сердечная токсичность трастузумаба является обратимой вскоре после прекращения приема и может подействовать на медикаментозную терапию [11]. Это предполагает, что серьезность сердечной токсичности, вторичной по отношению к TKIs, наиболее выражена, когда кардиальный миоцит одновременно ослабляется другим процессом, который создает дефицит энергии, и, следовательно, необходимая метаболическая сигнализация, необходимая для поддержания выживания, затрудняется из-за их нарушения. критические пути.Как будет описано ниже, степень сердечной токсичности, вызванной TKI, зависит от ингибирующего эффекта на доминирующий сигнальный путь сердечного миоцита, селективности ингибирования тирозинкиназы, сопутствующего лечения более старыми кардиотоксическими химиотерапевтическими агентами, антрациклинами или таксанами и продолжительность лечения [10, 12]. Ингибирование тирозинкиназы способствует дефициту энергии и препятствует выживанию сердечных миоцитов . TKI считаются очень эффективными при лечении соответствующих видов рака, но, как было описано, могут оказывать пагубное воздействие на сердечно-сосудистую систему.Оба клинических опыта, за которыми последовали фундаментальные исследования дефицита клеточной передачи сигналов из-за трастузумаба и бевацизумаба, способствовали нашему пониманию важности передачи сигналов тирозинкиназы в патогенезе сердечной недостаточности и гипертонии у пациентов, получающих эти методы лечения рака. По мере разработки новых TKI, сообщения о неблагоприятных сердечно-сосудистых событиях во время клинических испытаний подвергаются более тщательной проверке. В поисках лучших и более эффективных противоопухолевых препаратов были разработаны ингибиторы мультикиназ для достижения большего ингибирования TKR и последующей передачи сигналов.Конечным результатом меньшей селективности является отключение передачи сигналов, использования АТФ и клеточного аппарата для деления клеток. Сорафениб, ингибитор мультикиназы, был разработан для подавления пролиферации клеток. Исследования, которые выяснили клеточные механизмы, лежащие в основе кардиотоксичности, вызванной сорафенибом, предполагают, что ингибирование киназ RAF-1 и B-RAF влияет на выживаемость кардиомиоцитов (рис. 5) [12]. Передача сигналов RAF-1 фосфорилирует серию киназ в группе MAPK, MEK1 и ERK1, которые усиливают гипертрофический рост и выживаемость сердечных миоцитов [13, 14].
Киназа RAF-1 также ингибирует пути гибели клеток, опосредованные киназой 1, регулирующей сигнал апоптоза (ASK1), а также стерильной 20-киназой 2 млекопитающих (MST2). И ASK1, и MST2 являются проапоптотическими киназами и играют роль в повреждении, вызванном окислительным стрессом. Делеции RAF-1 в сердце приводят к расширению желудочков, снижению сократимости и повышенной гибели клеток [12, 15]. Когда мышей с удаленным RAF-1 подвергают перегрузке давлением, гибель кардиомиоцитов увеличивается, указывая на то, что активность киназы RAF-1 может быть кардиозащитной [16]. Неселективные TKI, такие как сорафениб, нацеленные на несколько киназ, обладают большим потенциалом внутриклеточной токсичности. Клеткам миокарда требуется больше энергии, чем другим клеткам, и поэтому они особенно чувствительны к дефициту энергии. В некоторых описаниях клинических случаев указывается на возможность обратимости кардиомиопатии, вызванной сорафенибом, после отмены, хотя неясно, в какой степени и после какой продолжительности лечения эта обратимость все еще возможна [17]. Механизм кардиотоксичности после лечения сорафенибом может быть частично обусловлен ингибированием VEGF . Первоначально было отмечено, что TKR усиливают экспрессию генов и синтез белков, участвующих в сердечной гипертрофии [18]. Вредные эффекты на сердечно-сосудистую систему наблюдались при ингибировании рецепторов VEGF (фактор роста эндотелия сосудов) и PDGF (фактор роста тромбоцитов). Было показано, что ингибирование передачи сигналов VEGF с помощью бевацизумаба увеличивает тонус сосудов и нарушает кровоток в микрососудистых системах [19, 20].Клинические последствия нарушения передачи сигналов VEGF включают более высокий риск ухудшения артериальной гипертензии и вдвое больший риск сердечной недостаточности среди пациентов с раком солидного опухолевого происхождения [21, 22]. Среди пациентов, проходящих лечение почечно-клеточной карциномы (ПКР) сорафенибом, 68% имели ту или иную форму сердечно-сосудистой токсичности, причем в большинстве случаев (59%) артериальная гипертензия усиливалась. Недавно диагностированная сердечная недостаточность, определяемая как повышение NT-proBNP и снижение ФВЛЖ, наблюдалась у 40% пациентов, получавших сунитиниб, и у 4% пациентов, принимавших сорафениб [2].В метаанализе 21 рандомизированного контролируемого исследования с участием пациентов, проходящих лечение ГЦК, риск сердечной недостаточности был в 2,7 раза выше у тех, кто получал TKI, по сравнению с теми, кто этого не делал (2,39% против 0,75%) [23]. Терапевтические проблемы и аспекты лечения гипертонии . Гепатоцеллюлярная карцинома — один из наиболее распространенных видов рака в мире, который обычно развивается на поздних стадиях. Стандартные методы лечения на ранних стадиях включают частичную гепатэктомию, местную абляцию и трансплантацию печени.Сорафениб рекомендуется в качестве препарата первой линии для лечения запущенного ГЦК [1, 2]. В случае гипертензии, вызванной сорафенибом, артериальное давление лечится с помощью традиционной терапии и, по-видимому, не влияет и не ухудшает выживаемость без прогрессирования среди пациентов, получавших лечение по поводу метастатического ПКР [24]. Раннее вмешательство в гипертонию необходимо для снижения последующих рисков развития кардиомиопатии и сердечной недостаточности. Рабочая группа по ангиогенезу Руководящего комитета по исследованию лекарственных средств Национального института рака рекомендует регулярный мониторинг артериального давления перед лечением, а также во время лечения, еженедельно в течение первого цикла, а затем каждые 2-3 недели с целевым уровнем АД менее 140/90 мм рт. для большинства пациентов и целевое АД менее 130/80 для пациентов с диабетом или хроническим заболеванием почек [25].Сорафениб также связан с развитием протеинурии, поэтому рекомендуется проверять белок мочи до и после начала лечения. Когда у пациентов развивается протеинурия, клиницисты должны стремиться контролировать артериальное давление с помощью либо ингибиторов ангиотензинпревращающего фермента (ACE-I), либо блокаторов дигидропиридиновых кальциевых каналов (CCB), которые рекомендованы в качестве препаратов первого и второго ряда (Рисунок 6) [ 26]. Лечение АПФ-I противопоказано, если у пациентов развивается гиперкалиемия, сильный кашель, ангионевротический отек или хроническое заболевание почек на поздней стадии.Переход на блокаторы рецепторов ангиотензина возможен у пациентов с непереносимостью АПФ-I, хотя клинические данные ограничены. У пациентов с резистентной артериальной гипертензией можно рассмотреть возможность отмены сорафениба.
Терапевтические проблемы и аспекты лечения систолической сердечной недостаточности . Хотя обычно рекомендуется прекратить химиотерапию при развитии значительной сердечной недостаточности, отчеты о клинических случаях показали, что сорафениб можно использовать для лечения прогрессирующего ГЦК в течение 12 месяцев и может быть уменьшен при развитии сердечной недостаточности [1].Трудно сказать, какие лекарства от сердечной недостаточности будут полезны пациентам, подвергшимся воздействию TKI. В очень немногих клинических исследованиях проспективно изучается лечение сердечной недостаточности, вызванной TKI. TKI нового поколения менее избирательны, чем их предшественники, и, хотя рост раковых клеток сильно остановлен, вероятность сердечной токсичности выше. В настоящее время нет лекарств, которые специально нацелены на кардиотоксичность, связанную с TKI, и нейтрализуют ее. Руководства ACC / AHA рекомендуют тщательное наблюдение за пациентами, получающими химиотерапевтические препараты.Эхокардиограмма на исходном уровне у пациентов с факторами риска сердечной недостаточности перед лечением ИТК и тщательное наблюдение за симптомами сердечной недостаточности является целесообразным [27, 28]. У пациентов с клинической сердечной недостаточностью или систолической дисфункцией при эхокардиографии было показано, что лечение комбинацией рекомендованного АПФ-I и бета-блокаторов снижает смертность, связанную с сердечной недостаточностью, и улучшает сердечно-сосудистые заболевания [27]. Наиболее хорошо изученными агентами при лечении кардиомиопатии, вызванной антрациклином, являются карведилол и эналаприл, хотя механизм, тяжесть и токсичность антрациклинов отличаются от кардиотоксичности ИТК [29, 30].Было также показано, что антагонисты альдостерона дополнительно снижают смертность при сердечной недостаточности на поздних стадиях у пациентов с систолической сердечной недостаточностью, ФВ ЛЖ <35% и NYHA III-IV. Лечение задержки солей и воды при систолической сердечной недостаточности дополнительно лечат петлевыми диуретиками. Имплантируемые дефибрилляторы, используемые в качестве первичной профилактики внезапной сердечной смерти, рекомендуются пациентам с ожидаемой продолжительностью жизни более 1 года и стойкой тяжелой дисфункцией ЛЖ более трех месяцев, несмотря на оптимальную медикаментозную терапию.У пациентов, у которых развиваются симптомы сердечной недостаточности и которые успешно завершили лечение с помощью ИТК, для оценки купирования дисфункции ЛЖ уместна контрольная эхокардиография [26]. Лечение добутамином может быть рассмотрено при тяжелой сердечной недостаточности . Исходное снижение сократительного резерва при последующем воздействии сорафениба привело к развитию кардиогенного шока у нашего пациента, который впоследствии лечился добутамином, инотропом с более слабыми хронотропными эффектами, который успешно восстановил нормальный гемодинамический профиль.Хотя хорошо известно, что инотропная поддержка связана с неблагоприятными долгосрочными сердечно-сосудистыми исходами, клиническая эффективность инотропов после воздействия сердечнососудистых препаратов неизвестна. Фармакологическая функция добутамина зависит не от тирозинкиназ, а, скорее, от рецепторов, связанных с G-белком. Неизвестно, увеличивается ли чувствительность к бета-1-адренергической активации добутамином после ингибирования тирозинкиназы. Было показано, что в ответ на изопротеренол присутствие генистеина усиливает бета-адренергическую чувствительность в сердце на животных моделях [31]. 4. ЗаключениеУ нашего пациента с основной ишемической кардиомиопатией и запущенной гепатоцеллюлярной карциномой лечение сердечной недостаточности на фоне сосуществующей злокачественной опухоли представляет собой интересные и новые клинические проблемы. Сорафениб — это ингибитор тирозинкиназы, который нацелен на множество рецепторов тирозинкиназы, участвующих в ангиогенезе и росте опухоли. К сожалению, кардиотоксические эффекты сорафениба, такие как артериальная гипертензия, снижение ФВЛЖ и сердечная недостаточность, вызывают серьезную озабоченность и усложняют лечение ГЦК.Очень важно, чтобы гипертензия, вызванная TKI, лечилась агрессивно с помощью стандартных методов лечения и регулярного наблюдения. Руководства также рекомендуют мониторинг эхокардиограммы для пациентов, начавших лечение химиотерапевтическими агентами, особенно у пациентов с факторами сердечного риска, до начала лечения, при появлении симптомов сердечной недостаточности и после завершения лечения. В настоящее время нет конкретных рекомендаций по лечению сердечной недостаточности, вызванной TKI, и пациенты обычно лечатся стандартными методами лечения сердечной недостаточности.Бета-адренергические эффекты добутамина могут быть усилены ингибированием тирозинкиназы. Изначально мы рассматривали более частые причины обострения сердечной недостаточности у нашего пациента. У пациентов с рестриктивной сердечной недостаточностью часто развиваются симптомы сердечной недостаточности из-за продолжительных периодов фибрилляции предсердий с быстрой реакцией желудочков. Однако до госпитализации частота желудочков у пациента хорошо контролировалась с помощью бета-блокады, и мы полагаем, что интервальное снижение желудочковой функции привело к повышению давления в левом предсердии и проявлению фибрилляции предсердий с быстрой реакцией желудочков.Кроме того, не было выявлено отклонений ЭКГ, указывающих на инфаркт миокарда, или признаков тяжелой клапанной регургитации при эхокардиографии. Была вероятность того, что чрезмерный диурез из-за невозможности точно оценить давление наполнения при физикальном обследовании привел к неадекватной предварительной нагрузке, что привело к низкому сердечному выбросу. Однако катетеризация правых отделов сердца пациента показала, что давление наполнения оставалось повышенным после диуреза и что этиология низкого сердечного выброса в основном объяснялась снижением сократительной способности. После успешного титрования рекомендованного лечения и отмены добутамина повторное эхо-исследование показало исходную функцию ЛЖ. Пациенту было предложено повторное испытание сорафениба в более низкой дозе, но оно было отклонено. Хотя сорафениб является потенциальным предрасполагающим фактором для декомпенсации пациента, причинно-следственная связь между этим препаратом и сердечной недостаточностью все еще неясна, поскольку повторное введение препарата не проводилось. Пациент выписан домой с наблюдением за паллиативной помощью для координации работы хосписа. Аббревиатуры9023rotein 9024 9024 9024 American Fetop Heart Association Блок CC ER2 ER7 9 0218 NY New York 9023 New York 9024CRCC Катетеризация правых отделов сердца
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||




 е.е., быстрый короткий пульс, за которым следует более медленный и широкий пульс
е.е., быстрый короткий пульс, за которым следует более медленный и широкий пульс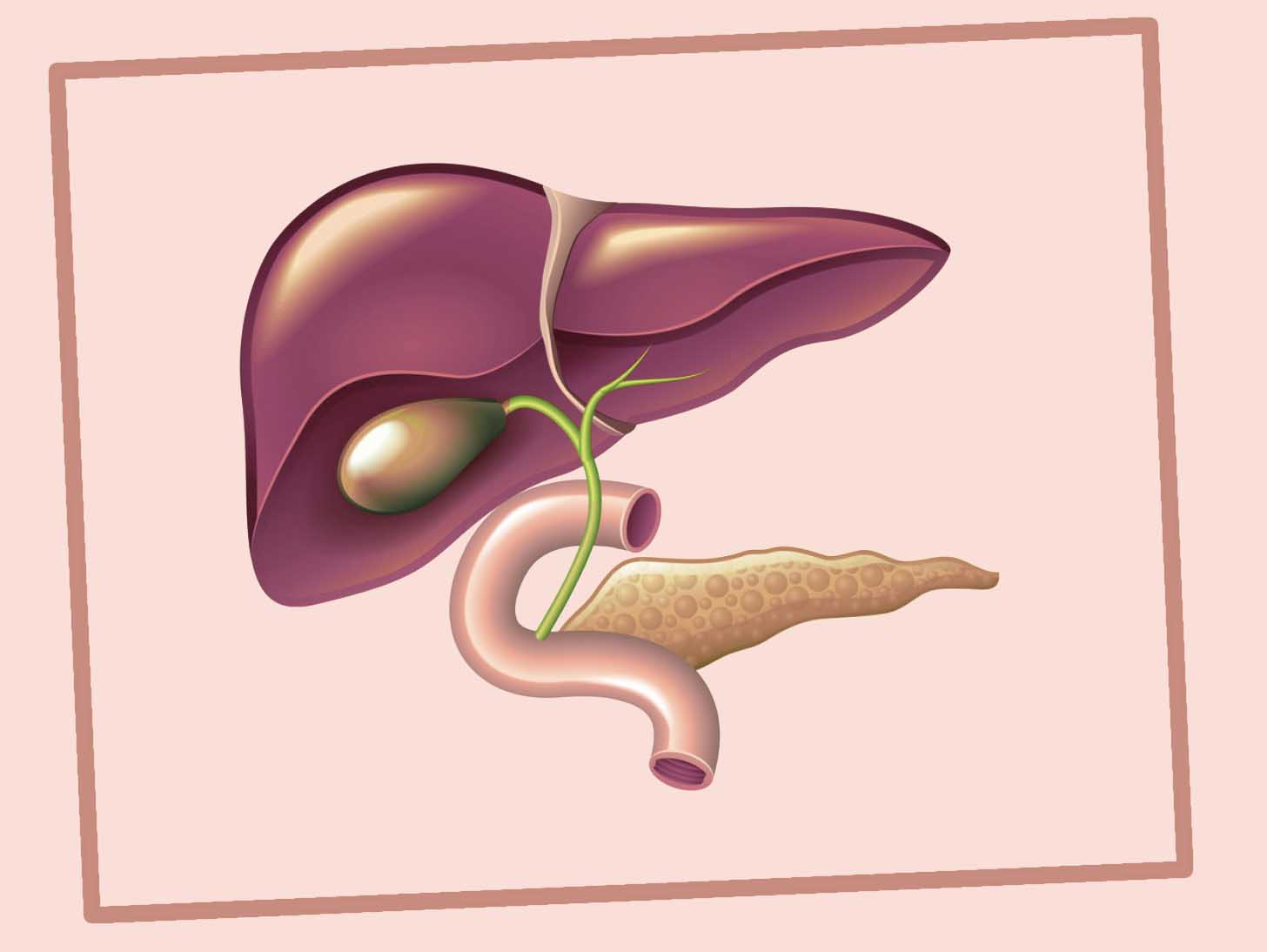


 , снижение сократительной способности при сердечной недостаточности, нарушения движения стенки сердца при инфаркте миокарда, гипокинезия правого желудочка при тромбоэмболии легочной артерии)
, снижение сократительной способности при сердечной недостаточности, нарушения движения стенки сердца при инфаркте миокарда, гипокинезия правого желудочка при тромбоэмболии легочной артерии)






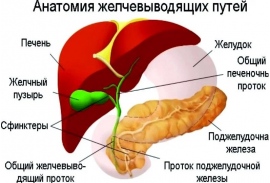 Ann Intern Med, 2003; 138: 941–51.
Ann Intern Med, 2003; 138: 941–51. 