Эктопическая беременность в рубце на матке после кесарева сечения
Беременность называют эктопической, или внематочной, если оплодотворенная яйцеклетка имплантируется и развивается вне полости матки. Частота эктопической беременности в настоящее время составляет 1—2% от всех исходов беременности [1, 2]. Доля таких беременностей в структуре показателя материнской смертности занимает 6—7-е место и колеблется от 2,9 до 4,7% [6].
Анатомическая классификация эктопической беременности:
— трубная (интерстициальная — 2%, истмическая — 12%, ампулярная — 80%, фимбриальная — 5%) — 98—99%;
— яичниковая— 0,1—0,7%;
— шеечная — 0,1—0,4%;
— брюшная — 0,3—0,4%;
— беременность в зоне рубца — менее 1%.
Беременность в рубце после кесарева сечения (КС) рассматривается как вид эктопической беременности и ассоциируется с высокой материнской и детской заболеваемостью и смертностью. Данное состояние сопряжено с высоким риском разрыва матки при прогрессировании беременности и массивным кровотечением [12].
Смертность при данной патологии составляет 191,2 на 100 000 случаев, что в 12 раз превышает смертность при трубной беременности (данные государственного фонда, изучающего проблемы материнства, CEMACH — Confidential Enquiry Into Maternal And Child Health, 2011).
Клинический случай
Под нашим наблюдением находилась пациентка 36 лет, которая самостоятельно обратилась в стационар с жалобами на тянущие боли внизу живота, сукровичные выделения из половых путей и задержку менструации на 10 дней. Женщина с данными жалобами предварительно обращалась к акушеру-гинекологу в женскую консультацию, мочевой тест на беременность положительный, при ультразвуковом исследовании (УЗИ) малого таза обнаружена беременность 5—6 нед в зоне рубца после К.С. Анализ крови на хорионический гонадотропин человека (чХГ): при обращении в женскую консультацию — 1314 МЕ/л, еще через 2 дня — 2830 МЕ/л. Женщина заинтересована в беременности. Из анамнеза пациентки: менархе с 12 лет, через 25—26 дней, по 4—5 дней, умеренные безболезненные. Настоящая беременность вторая. Роды одни в 2010 г., преждевременные на сроке 36—37 нед, в тазовом предлежании, произошло излитие околоплодных вод и выпадение петли пуповины. В экстренном порядке произведено поперечное надлобковое чревосечение по Джоэл—Кохену, родился мальчик с массой тела 2600 г, длина тела 48 см, роды и послеродовой период протекали без осложнений. Из гинекологических заболеваний: до первой беременности проводилось раздельное диагностическое выскабливание цервикального канала и полости матки по поводу полипа эндометрия.
Из анамнеза пациентки: менархе с 12 лет, через 25—26 дней, по 4—5 дней, умеренные безболезненные. Настоящая беременность вторая. Роды одни в 2010 г., преждевременные на сроке 36—37 нед, в тазовом предлежании, произошло излитие околоплодных вод и выпадение петли пуповины. В экстренном порядке произведено поперечное надлобковое чревосечение по Джоэл—Кохену, родился мальчик с массой тела 2600 г, длина тела 48 см, роды и послеродовой период протекали без осложнений. Из гинекологических заболеваний: до первой беременности проводилось раздельное диагностическое выскабливание цервикального канала и полости матки по поводу полипа эндометрия.
Пациентка госпитализирована в гинекологическое отделение.
Соcтояние при поступлении удовлетворительное. Тошноты, рвоты не отмечает. Кожные покровы и видимые слизистые бледно-розовой окраски. Артериальное давление 110/70 мм рт.ст. Пульс 70 в минуту. Температура тела 36,7 °С. В легких дыхание везикулярное, хрипов нет. Тоны сердца ясные, ритмичные. Живот мягкий, безболезненный при пальпации, в надлобковой области поперечный рубец после КС, безболезненный. Физиологические отправления в норме. Рост 174 см, масса 80 кг.
Живот мягкий, безболезненный при пальпации, в надлобковой области поперечный рубец после КС, безболезненный. Физиологические отправления в норме. Рост 174 см, масса 80 кг.
При гинекологическом осмотре: оволосение по женскому типу, наружные половые органы развиты правильно. Шейка матки цилиндрической формы, наружный зев закрыт. Тело матки отклонено кзади, не увеличено, размягчено, безболезненное, придатки матки не увеличены, безболезненные. Выделения из половых путей сукровичные скудные.
Клинический анализ крови:
Hb 142 (115—160) г/л; эр. 4,9 (4,0—5,2)·1012/л; л. 9,5 (3,6—10,0)·109/л; гематокрит 39,9 (35,0—47,0)%; тр. 209 (140—400)·109/л; СОЭ 10 (2—15) мм/ч.
Коагулограмма: протромбин по Квику 87 (70—140)%; МНО 1,17 (0,90—1,20). Фибриноген 4,34 (2,76—4,71) г/л, активированное частичное тромбопластиновое время 32,8 (25,1—36,5) с.
Биохимическое исследование крови: общий белок 67 (64—83) г; мочевина 4,0 (2,9—9,3) ммоль/л; креатинин 76 (37—96) мкмоль/л; скорость клубочковой фильтрации 87 (80—160) мл/мин; билирубин общий 19,0 (5,1—20,50) мкмоль/л; аланинаминотрансфераза 21 (0—34) МЕ/л; аспартатаминотрансфераза 20,0 (0—31) МЕ/л; глюкоза 5,8 (3,5—6,4) ммоль/л.
Общий анализ мочи: цвет светло-желтый; прозрачность полная; относительная плотность 1,025 (1,005—1,025) отн. ед., рН 6,0. Белок не обнаружен. Глюкоза не обнаружена. Лейкоциты не обнаружены. Эритроциты — следы. Кетоновые тела 1,5 ммоль/л. уробилиноген 3,2 (0—17) мкмоль/л. Хорионический гонадотропин 7510 МЕ/л.
УЗИ малого таза: матка размером 52×40×49 мм, в retroflexiо, миометрий неоднородный. В нижнем маточном сегменте, в проекции рубца после КС визуализируется одно плодное яйцо, треугольной формы, средний внутренний диаметр (СВД) — 9 мм, в структуре которого определяется желточный мешочек диаметром 2 мм, эмбрион не визуализируется (рис. 1). Рис. 1. Плодное яйцо в зоне рубца. Стрелкой отмечено плодное яйцо в области рубца по передней стенке в нижнем маточном сегменте. Хорион неравномерной толщины до 1 мм. Толщина стенки матки в зоне рубца 4,2 мм. Полость матки выше рубца, толщина эндометрия до 13 мм. Правый яичник размером 36×22×18 мм, с желтым телом. Левый яичник размером 29×10×15, обычной структуры. Свободная жидкость в малом тазу не определяется.
Свободная жидкость в малом тазу не определяется.
Заключение. Эхо-признаки беременности 5—6 нед (по размеру плодного яйца) в зоне рубца после КС.
Проведен врачебный консилиум, решение согласовано с этическим комитетом больницы. Пациентка информирована о невозможности сохранения беременности в связи с локализацией плодного яйца и высоким риском разрыва матки по рубцу. Принято решение о введении метотрексата 80 мг внутриматочно (1 мг на 1 кг массы тела), однократно, для прекращения пролонгирования данной беременности. Информированное подписанное согласие пациентки на введение препарата получено, произведена инъекция препарата. Пациентка оставлена под наблюдением.
На 4-й день наблюдения уровень чХГ 12 520 МЕ/л. Рост уровня чХГ в первые 4 сут был ожидаем и не противоречил данным мировой литературы. УЗИ малого таза: матка размером 55×41×53 мм, в retroflexiо, миометрий неоднородный. В нижнем маточном сегменте, в проекции рубца после КС визуализируется одно плодное яйцо, неправильной продолговатой формы, СВД — 13×5 мм, в структуре которого определяется желточный мешочек диаметром 2 мм, эмбрион не визуализируется (рис.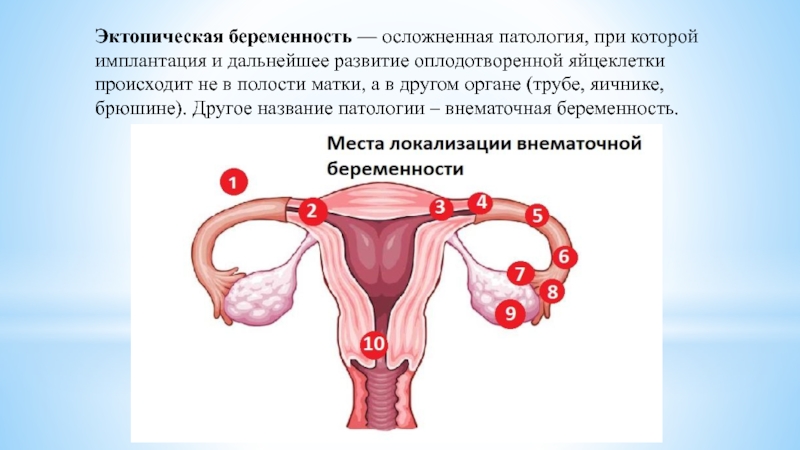 2). Рис. 2. Плодное яйцо в зоне рубца. Стрелками указано плодное яйцо в области рубца по передней стенке, где отмечена его миграция в сторону серозного покрова матки. Хорион до 1 мм. Толщина стенки матки в зоне рубца 2,2 мм. Полость матки выше рубца, толщина эндометрия до 15 мм. Заключение: эхо-признаки беременности 5—6 нед (по размеру плодного яйца) в зоне рубца после К.С. Нельзя исключить несостоятельность рубца на матке.
2). Рис. 2. Плодное яйцо в зоне рубца. Стрелками указано плодное яйцо в области рубца по передней стенке, где отмечена его миграция в сторону серозного покрова матки. Хорион до 1 мм. Толщина стенки матки в зоне рубца 2,2 мм. Полость матки выше рубца, толщина эндометрия до 15 мм. Заключение: эхо-признаки беременности 5—6 нед (по размеру плодного яйца) в зоне рубца после К.С. Нельзя исключить несостоятельность рубца на матке.
Учитывая истончение хориона, отсутствие визуализации эмбриона по данным УЗИ, решено провести вакуум-аспирацию плодного яйца под контролем УЗИ с гистерорезектоскопией, коагуляцией ложа узла в условиях развернутой операционной, с готовностью к лапаротомии, иссечению рубца и его последующему восстановлению.
Вакуум-аспирация плодного яйца под контролем УЗИ произведена с акцентом на область рубца, ощущением диастаза в цервикальном канале по передней стенке, кровотечение умеренное, по передней стенке определялась ниша рубца, введен гистерорезектоскоп, произведена коагуляция ложа рубца (рис. 3). Рис. 3. Гистероскопия, область рубца (а, б). Кровопотеря минимальная.
3). Рис. 3. Гистероскопия, область рубца (а, б). Кровопотеря минимальная.
Послеоперационный период протекал без осложнений. Уровень чХГ на следующий день после операции 3494 МЕ/л. Пациентка выписана из стационара на 2-е сутки после операции в удовлетворительном состоянии. При контрольном анализе на чХГ через 10 дней: уровень чХГ — 51 МЕ/л, еще через 7 дней — 5 МЕ/л, что исключает персистенцию ворсин хориона.
Первый случай беременности в рубце был зарегистрирован в 1978 г. В период с 1978 по 2001 г. в англоязычной литературе было описано только 18 случаев [9]. В настоящее время в литературе публикуются анализы, содержащие до 100 случаев данного вида беременности. Такой рост является следствием увеличения количества родов путем КС, возрастания числа хронических воспалительных заболеваний матки, применения ВРТ, а также совершенствования методов диагностики, способствующих ранней постановке этого диагноза.
Частота данного заболевания, по мнению разных авторов, составляет 1:1800—1:2200 беременностей. Интервал от последнего КС до диагностики эктопической беременности может составлять от 6 мес до 12 лет.
Интервал от последнего КС до диагностики эктопической беременности может составлять от 6 мес до 12 лет.
Наиболее распространенная теория возникновения данного состояния заключается в том, что плодное яйцо проникает в миометрий через микроскопическое расхождение краев рубца.
По данным литературы [1, 10, 30], беременность в рубце формируется значительно чаще, если КС выполнено по поводу тазового предлежания, так как значительная толщина стенки матки в месте проведения разреза при неразвернутом нижнем сегменте не позволяет создать состоятельный качественный шов, что может привести к формированию так называемой «ниши», в проекции которой в дальнейшем возможна имплантация плодного яйца.
Клиническая картина при неосложненной беременности в рубце неспецифична. Примерно 36% женщин обращаются с жалобами на кровяные выделения из половых путей, 24,6% отмечают боли в животе (причем 15,8% жалуются на боли и кровяные выделения, а 8,8% — только на боли), 36,8% жалоб не предъявляют [25]. При сравнении снимков УЗИ малого таза многие авторы [22] отмечают характерную треугольную форму плодного яйца, истончение передней стенки матки, отсутствие плодного яйца в полости матки и узкий цервикальный канал. Эти типичные признаки беременности в рубце можно заметить лишь на сроках до 8 нед, а затем они нивелируются. В 30% случаев такие беременности прерываются в I и II триместрах. Если беременность прогрессирует, то она осложняется предлежанием, плотным прикреплением или истинным приращением плаценты [19]. Если рост плодного яйца происходит в сторону мочевого пузыря и брюшной полости, то это может привести к разрыву матки [30]. При прогрессировании такой беременности, а также при выборе выжидательной тактики практически всегда на больших сроках беременности или при родоразрешении возникают угрожающие жизни ситуации [27], а удаление матки требуется в 71% случаев [24].
При сравнении снимков УЗИ малого таза многие авторы [22] отмечают характерную треугольную форму плодного яйца, истончение передней стенки матки, отсутствие плодного яйца в полости матки и узкий цервикальный канал. Эти типичные признаки беременности в рубце можно заметить лишь на сроках до 8 нед, а затем они нивелируются. В 30% случаев такие беременности прерываются в I и II триместрах. Если беременность прогрессирует, то она осложняется предлежанием, плотным прикреплением или истинным приращением плаценты [19]. Если рост плодного яйца происходит в сторону мочевого пузыря и брюшной полости, то это может привести к разрыву матки [30]. При прогрессировании такой беременности, а также при выборе выжидательной тактики практически всегда на больших сроках беременности или при родоразрешении возникают угрожающие жизни ситуации [27], а удаление матки требуется в 71% случаев [24].
Протоколов ведения и оптимального метода лечения беременности в рубце после КС в настоящее время не существует [30].
Тактика ведения определяется индивидуально с учетом:
— наличия и интенсивности кровотечения;
— срока беременности;
— степени истончения/разрушения передней стенки перешейка матки;
— репродуктивных планов женщины.
Все предлагаемые методики можно разделить на хирургические, консервативные и комбинированные. Хирургические условно разделяются на радикальные и консервативные. Радикальный хирургический метод — гистерэктомия, как вынужденная мера при ряде неотложных состояний, таких как разрыв матки, массивное кровотечение, истинное врастание плаценты. Данная операция может быть выполнена лапаротомическим или лапароскопическим доступом [9, 11] и может дополняться двусторонним лигированием внутренних подвздошных артерий или эмболизацией маточных артерий [12].
Консервативный хирургический метод предполагает сохранение матки и направлен на эвакуацию эмбриональной ткани и коррекцию рубца и может заключаться в кюретаже полости матки под контролем гистероскопии [3, 4, 11, 14, 15]. По данным литературы [20, 28], выполнение выскабливания полости матки или удаление кюреткой плодного яйца из необычного плодовместилища в 76,1% случаев приводит к возникновению угрожающих жизни состояний, связанных с разрывами матки и массивным кровотечением. Из-за невозможности удалить все элементы плодного яйца и особенно части хориона, проникающие глубоко в стенку матки и фиброзную ткань рубца, выскабливание не должно быть лечением первой линии из-за риска перфорации и катастрофического кровотечения. При использовании хирургических методов нередко отмечается персистенция остатков хориальной ткани, которая может приводить к развитию трофобластической болезни, хорионкарциноме, сопровождаться кровотечениями.
По данным литературы [20, 28], выполнение выскабливания полости матки или удаление кюреткой плодного яйца из необычного плодовместилища в 76,1% случаев приводит к возникновению угрожающих жизни состояний, связанных с разрывами матки и массивным кровотечением. Из-за невозможности удалить все элементы плодного яйца и особенно части хориона, проникающие глубоко в стенку матки и фиброзную ткань рубца, выскабливание не должно быть лечением первой линии из-за риска перфорации и катастрофического кровотечения. При использовании хирургических методов нередко отмечается персистенция остатков хориальной ткани, которая может приводить к развитию трофобластической болезни, хорионкарциноме, сопровождаться кровотечениями.
Большинство консервативных методов направлены на остановку жизнедеятельности эмбриона и разрушение ткани трофобласта. Для этого применяют различные химические соединения: метотрексат, хлорид калия, гиперосмолярную глюкозу, этанол [17], вазопрессин, этопозид [14]. Как и при любой другой локализации эктопической беременности, чаще всего используется метотрексат. Он рассматривается как самый эффективный препарат для остановки трофобластической пролиферации [17]. По этой причине нами выбран такой метод.
Он рассматривается как самый эффективный препарат для остановки трофобластической пролиферации [17]. По этой причине нами выбран такой метод.
Метотрексат — цитостатический препарат из группы антагонистов фолиевой кислоты. Первое упоминание об эффективности препарата в лечении эктопической беременности относится к 1982 г. Группа ученых под руководством доктора T. Танака [24] провела исследование, результаты которого стали сенсационными: оказалось, что метотрексат приводит к остановке деления клеток трофобласта. При лапароскопической операции у женщины 19 лет, ранее не рожавшей, была выявлена редкая форма эктопической беременности, интерстициальная, при которой крепление плода происходит в маточном трубном углу. Во время операции был введен метотрексат, в результате развитие эктопической беременности было подавлено.
Использование метотрексата возможно:
— при стабильности гемодинамических показателей пациентки;
— после выявления внематочной беременности с помощью УЗИ;
— при отсутствии болезненного синдрома в зоне малого таза;
— при уровне чХГ меньше 5000 мМЕ/мл в идеале, но допускается до 15 000 мМЕ/мл;
— при возможности динамического контроля за пациенткой;
— при размере плодного яйца не более 3,5—4,0 см;
— при отсутствии кардиальной деятельности эмбриона.
Если имеется ненарушенная трубная беременность 3,0 см в диаметре, сердечная активность плода не обнаруживается и уровень чХГ составляет в идеале менее 5000 мМЕ/мл, но допускается менее 15 000 мМЕ/мл, то возможно однократное внутримышечное введение пациентке метотрексата в дозе 50 мг/м2. Определение уровня чХГ и ультрасонографию повторяют приблизительно на 4-й и 7-й дни. Если уровень чХГ не уменьшается на 15% и более, то необходимы вторая доза метотрексата или хирургическое лечение. Приблизительно у 10—30% женщин при лечении метотрексатом требуется повторная доза препарата. Частота успеха при применении метотрексата составляет приблизительно 87%; у 7% женщин возникают серьезные осложнения (например, разрыв). Хирургическое лечение эктопической беременности показано в тех случаях, когда метотрексат применять нельзя (например, при уровне чХГ более 15 000 мМЕ/мл) или когда его использование неэффективно.
Сочетание хирургических и консервативных методик с эмболизацией маточных артерий призвано предотвратить или существенно уменьшить объем кровопотери при прерывании эктопической беременности.
Из комбинированных методов применяется: эмболизация маточных артерий в сочетании с кюретажем полости матки и/или введением метотрексата; аспирация эмбриона под контролем трансвагинального ультразвука в сочетании с локальным введением малых доз метотрексата; введение метотрексата внутривенно в сочетании с лапароскопическим или лапаротомическим удалением эмбриональной ткани и/или кюретажем полости; введение метотрексата в маточные артерии в сочетании с их эмболизацией [8].
Все описываемые методики направлены на прерывание беременности, изначально воспринимаемой как патология. По мнению большинства исследователей, выжидательная тактика при данном состоянии неизбежно приводит к врастанию плаценты и/или разрыву матки, сопряжена с массивными кровотечениями и в большинстве случаев приводит к потере репродуктивного органа или даже летальному исходу.
Согласно данным литературы (Confidential Enquiry Into Maternal And Child Health, 2011), вероятные клинические исходы беременности в рубце: самопроизвольная редукция, прерывание в I триместре, прерывание во II триместре, возможны преждевременные и срочные роды [4]. В этой связи эффективное органосохраняющее лечение, обеспечивающее сохранение фертильности, возможно только при своевременной диагностике на ранних сроках беременности [12]. Наименьшее число осложнений и благоприятные исходы при достаточном числе наблюдений были отмечены в тех случаях, когда в качестве лечения использовалась комбинация локального и системного применения метотрексата [28].
В этой связи эффективное органосохраняющее лечение, обеспечивающее сохранение фертильности, возможно только при своевременной диагностике на ранних сроках беременности [12]. Наименьшее число осложнений и благоприятные исходы при достаточном числе наблюдений были отмечены в тех случаях, когда в качестве лечения использовалась комбинация локального и системного применения метотрексата [28].
Среди описанных в литературе хирургических методов лечения эктопической беременности в рубце встречаются: гистерорезектоскопическое [22], лапаротомическое [26], лапароскопическое [16] и даже трансвагинальное [15] иссечение элементов беременности под визуальным контролем. По возможности выполняют иссечение рубца и восстановление целостности стенки матки для профилактики рецидива заболевания и других неблагоприятных последствий, связанных с ослаблением стенки матки [20]. В целом осложнения различных методов лечения возникают в 44,1% случаев.
Во всем мире наблюдается увеличение частоты КС. В нашей стране этот показатель ежегодно увеличивается на 1% и составляет в настоящее время более 20% от общего числа родов [1, 6]. Высокая частота оперативного родоразрешения путем КС способствует увеличению показателя заболеваемости, связанной с наличием рубца на стенке матки. Беременность в рубце нужно считать самостоятельным патологическим состоянием и расценивать его как причину развития опасной акушерской патологии — разрыва матки при прогрессировании беременности и массивного кровотечения. Комплексный подход к лечению внематочной беременности с локализацией в рубце позволяет снизить периоперационные риски. В повседневной практике врачу акушеру-гинекологу необходимо обладать знаниями об этой патологии, что позволит своевременно и безопасно завершить такую беременность, а также подготовить пациентку к успешному вынашиванию последующих беременностей.
В нашей стране этот показатель ежегодно увеличивается на 1% и составляет в настоящее время более 20% от общего числа родов [1, 6]. Высокая частота оперативного родоразрешения путем КС способствует увеличению показателя заболеваемости, связанной с наличием рубца на стенке матки. Беременность в рубце нужно считать самостоятельным патологическим состоянием и расценивать его как причину развития опасной акушерской патологии — разрыва матки при прогрессировании беременности и массивного кровотечения. Комплексный подход к лечению внематочной беременности с локализацией в рубце позволяет снизить периоперационные риски. В повседневной практике врачу акушеру-гинекологу необходимо обладать знаниями об этой патологии, что позволит своевременно и безопасно завершить такую беременность, а также подготовить пациентку к успешному вынашиванию последующих беременностей.
Авторы заявляют об отсутствии конфликта интересов.
Сведения об авторах
Сонова Марина Мусабиевна — д. м.н., профессор кафедры репродуктивной медицины и хирургии, зав отд. гинекологии ГКБ им. С.И. Спасокукоцкого, +7(926) 213-3592, [email protected]
м.н., профессор кафедры репродуктивной медицины и хирургии, зав отд. гинекологии ГКБ им. С.И. Спасокукоцкого, +7(926) 213-3592, [email protected]
Гашенко Виктория Олеговна — к.м.н., врач отд. гинекологии ГКБ им. С.И. Спасокукоцкого, +7 (968) 605-0650, [email protected]
Ласкевич Анастасия Владимировна — врач отд. гинекологии ГКБ им. С.И. Спасокукоцкого, +7 (926) 145-3421, [email protected]
Торубаров Сергей Феликсович — д.м.н., профессор кафедры репродуктивной медицины и хирургии МГМСУ им. А.И. Евдокимова, главный врач ГКБ им. С.И. Спасокукоцкого +7 (903) 136-6234, [email protected].
Внематочная или эктопическая беременность.
Внематочная или эктопическая беременность это прикрепление (имплантация) плодного яйца вне полости матки. Частота встречаемости — 1-1,5-2% на общее число беременных. По статистике смертность от осложнений внематочной беременности составляет в среднем от 1,5 до 3,5%. В диагностике данного заболевания очень важно раннее обращение пациента к врачу, поэтому задержка менструации при наличии половых контактов у женщины репродуктивного возраста требует постановки теста на беременность и обращения к врачу.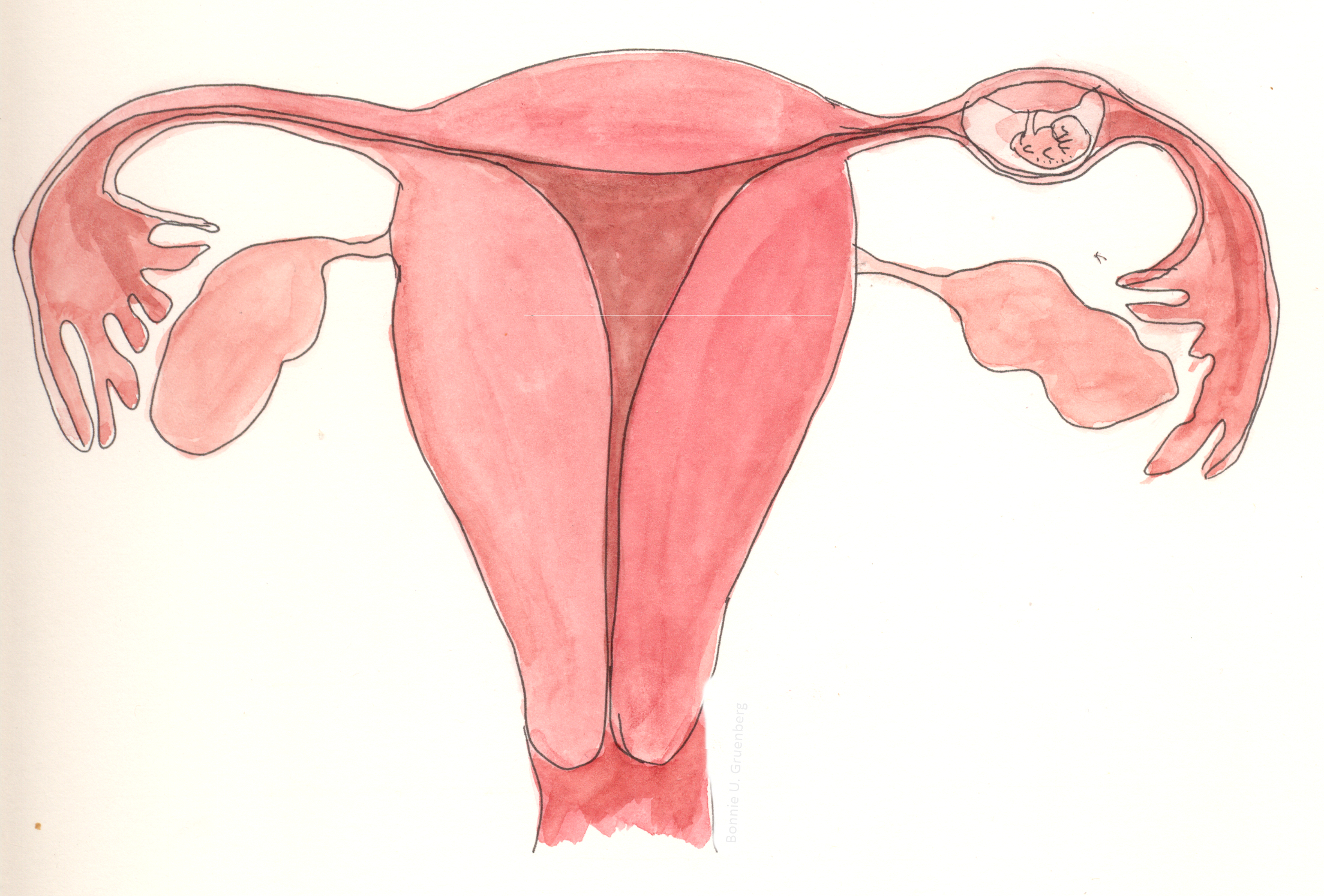 Если есть вероятность беременности лучше сразу сдать анализ крови на b-ХГЧ для того, чтобы можно было отследить динамику роста и вовремя диагностировать отклонения от нормального протекания беременности. Основными симптомами возможной внематочной беременности на ранних сроках является появление мажущих кровянистых выделений на фоне задержки менструации, могут быть болезненные ощущения внизу живота, при нарушенной внематочной беременности — резкие боли внизу живота внезапно появившиеся (при такой ситуации нужно сразу вызывать скорую). Факторами риска для возникновения эктопической беременности являются перенесённые воспалительные заболевания органов малого таза, операции на маточных трубах, бесплодие более 2х лет, использование внутриматочной контрацепции, курение и возраст более 40 лет, а так же наличие внематочной беременности ранее.
Если есть вероятность беременности лучше сразу сдать анализ крови на b-ХГЧ для того, чтобы можно было отследить динамику роста и вовремя диагностировать отклонения от нормального протекания беременности. Основными симптомами возможной внематочной беременности на ранних сроках является появление мажущих кровянистых выделений на фоне задержки менструации, могут быть болезненные ощущения внизу живота, при нарушенной внематочной беременности — резкие боли внизу живота внезапно появившиеся (при такой ситуации нужно сразу вызывать скорую). Факторами риска для возникновения эктопической беременности являются перенесённые воспалительные заболевания органов малого таза, операции на маточных трубах, бесплодие более 2х лет, использование внутриматочной контрацепции, курение и возраст более 40 лет, а так же наличие внематочной беременности ранее.
Для диагностики поводится гинекологический осмотр, анализ на ХГЧ в динамике, УЗИ органов малого таза трансвагинальным датчиком для уточнения локализации плодного яйца. Обследование часто проводится в динамике для уточнения диагноза. Эктопическая беременность чаще всего возникает в маточной трубе — в 98-99% случаев, гораздо реже в шейке матке, яичнике, в брюшной полости или между связок. Крайне редко встречается гетеротопическая беременность, когда одно плодное яйцо обнаруживается в матке, а второе вне полости матки.
Обследование часто проводится в динамике для уточнения диагноза. Эктопическая беременность чаще всего возникает в маточной трубе — в 98-99% случаев, гораздо реже в шейке матке, яичнике, в брюшной полости или между связок. Крайне редко встречается гетеротопическая беременность, когда одно плодное яйцо обнаруживается в матке, а второе вне полости матки.
В любом случае при подозрении на внематочную беременность показана госпитализация. Лечение проводится оперативное и при прогрессирующей эктопической беременности чаще всего осуществляется лапароскопическим путём. Нарушенная внематочная беременность (разрыв плодовместилища) сопровождается кровотечением различной степени тяжести, что при нарушении гемодинамики требует классического внутрибрюшинного доступа — лапаротомии.
Как вы видите, очень важно поставить диагноз на раннем этапе, чтобы избежать осложнений которые возможны вплоть до материнской смертности. Помните, что своевременное обращение пациента очень помогает врачу! А в конечном итоге и самому пациенту.
М.Е. Кравченко
Другие статьи
Бифидо и лактофлора в гинекологии
Для чего нужен приём препаратов содержащих бифидо и лактобактерии в гинекологии? Ответ можно дать коротким предложением: для восстановления микрофлоры полового канала после лечения воспалительных заболеваний и дисбактериоза.
Роддому на Фурштатской 82 года! Отчет за 10 месяцев 2019 года
Благодарим, что Вы с нами. Только вы способны изменить нашу жизнь к лучшему. Только вместе, взявшись за руки и работая одной командой, мы можем ВСЕ!!!!!!
Забота о женщине прежде всего
Современные медицинские исследования показали, что чем раньше начнется программа восстановления, тем проще женщине будет вернуть дородовую форму и восстановить организм после беременности.
Эктопическая беременность (этиология, диагностика, современные представления о хирургическом и медикаментозном лечении) Текст научной статьи по специальности «Клиническая медицина»
© ДИВАКОВА Т. С., САЧЕК Ю.А., 2004
С., САЧЕК Ю.А., 2004
ЭКТОПИЧЕСКАЯ БЕРЕМЕННОСТЬ (ЭТИОЛОГИЯ, ДИАГНОСТИКА, СОВРЕМЕННЫЕ ПРЕДСТАВЛЕНИЯ О ХИРУРГИЧЕСКОМ И МЕДИКАМЕНТОЗНОМ ЛЕЧЕНИИ)
ДИВАКОВА Т.С., САЧЕК Ю.А.
Витебский государственный медицинский университет, кафедра акушерства и гинекологии
Резюме. В обзоре представлена современная проблема роста частоты эктопической беременности, необходимости ранней диагностики патологии для выполнения органосохраняющего лечения, представлены современные разработки по эндоскопическому и медикаментозному лечению больных. Повышение частоты инфекционного поражения половых органов у молодых женщин, восстановительные операции на маточных трубах, индукция овуляции и экстракорпоральное оплодотворение по поводу бесплодия, контрацепция с прогестагенами, курение повышают риск эктопической беременности. Основными методами диагностики являются одновременное УЗИ половых органов по влагалищной методике с допплерографией и количественным определением Р-субьединицы хорионического гонадотропина крови. Результаты хирургического лечения больных с помощью лапароскопии оказались лучше, чем при лапаротомии. Необходимы дальнейшие исследования по использованию лапароскопии в лечении особых случаев эктопической беременности, оценке показаний и противопоказаний. Представлены результаты системного, местного и комбинированного использования метотрексата в органосохраняющем лечении больных при прогрессирующей эктопической беременности разной локализации. Обсуждены пути совершенствования медикаментозного лечения больных.
Результаты хирургического лечения больных с помощью лапароскопии оказались лучше, чем при лапаротомии. Необходимы дальнейшие исследования по использованию лапароскопии в лечении особых случаев эктопической беременности, оценке показаний и противопоказаний. Представлены результаты системного, местного и комбинированного использования метотрексата в органосохраняющем лечении больных при прогрессирующей эктопической беременности разной локализации. Обсуждены пути совершенствования медикаментозного лечения больных.
Ключевые слова: эктопическая беременность, этиология, диагностика, лечение эндохирургическое, лечение медикаментозное.
Abstract. Modem problem of increase of ectopic pregnancy occurrence, the necessity of early diagnosis of this pathology for carrying out the organ-saving therapy as well as modern elaborations of endoscopic and medicamentous treatment of patients are presented in this review. Higher incidence of damage to genitals caused by infection in young women, restoration operations on uterine tubes, ovulation induction and extracorporal insemination in case of sterility, contraception with progestagens as well as smoking increase the risk of ectopic pregnancy. The main methods of diagnosis are ultrasonic examination of genitals carried out through vagina simultaneously with dopplermetry and quantitative estimation of chorionic gonadotrophin P-subunit in the blood. The results of surgical treatment of patients by laparoscopy were better than those received by laparotomy. Further investigations of the usage of laparoscopy for the treatment of peculiar cases of ectopic pregnancy, the estimation of indications and contraindications to it are necessary. The results of systemic, local and combined application of metotrexat in the organ-saving therapy of patients with advanced ectopic pregnancy of different localization are presented. The ways of improving the medicamentous treatment of patients are discussed.
Higher incidence of damage to genitals caused by infection in young women, restoration operations on uterine tubes, ovulation induction and extracorporal insemination in case of sterility, contraception with progestagens as well as smoking increase the risk of ectopic pregnancy. The main methods of diagnosis are ultrasonic examination of genitals carried out through vagina simultaneously with dopplermetry and quantitative estimation of chorionic gonadotrophin P-subunit in the blood. The results of surgical treatment of patients by laparoscopy were better than those received by laparotomy. Further investigations of the usage of laparoscopy for the treatment of peculiar cases of ectopic pregnancy, the estimation of indications and contraindications to it are necessary. The results of systemic, local and combined application of metotrexat in the organ-saving therapy of patients with advanced ectopic pregnancy of different localization are presented. The ways of improving the medicamentous treatment of patients are discussed.
Эктопическая беременность (ЭБ) — одна из наиболее важных проблем гинекологии, обусловленная внедрением бластоцисты и развитием эмбриона вне полости матки. Патология, как правило, приводит к возникновению внутрибрюш-
Адрес для корреспонденции: 210023, г.Витебск, пр. Фрунзе, 27, Витебский государственный медицинский университет, кафедра акушерства и гинекологии -Дивакова Т.С.
ного кровотечения, гибели эмбриона, необходимости оказания экстренной хирургической помощи, снижению либо утрате репродуктивной функции. Несмотря на значительное падение (в 13,6 раза) в развитых странах за последние 20 лет показателя материнской смертности от ЭБ, случаи гибели женщин остаются. Так, ежегодно в США и странах Европы ЭБ является ведущей причиной материнской смертности в первом тримест-
ре беременности, составляя 9-15% от всех смертей, связанных с беременностью [19, 53].
Частота эктопической беременности в последнее десятилетие в США составила 2-2,5% от всех беременностей, имея стойкую тенденцию к росту [16]. По данным Центра контроля заболеваемости США с 1970 по 1989 год частота ЭБ возросла в 5 раз. Причины формирования эктопической беременности многообразны. Наиболее распространенной причиной (в 50 и более % случаев) является воспалительный процесс органов малого таза на фоне пандемии заболеваний, передающихся половым путем [2, 14]. Морфологическая картина исследования маточных труб при ЭБ в 50% случаев соответствует острому сальпингиту. Основными возбудителями, вызывающими повреждение слизисто-мышечной оболочки маточных труб, являются хламидии и гонококк. После 3 обострений или атак воспалительного процесса риск ЭБ возрастает с 13% до 75% за счет функциональных и анатомических изменений. Риск ЭБ после предшествующей трубной беременности составляет 10-25%. Риск ЭБ после хирургического реанастомоза маточной трубы по поводу добровольной стерилизации составляет 35-50%.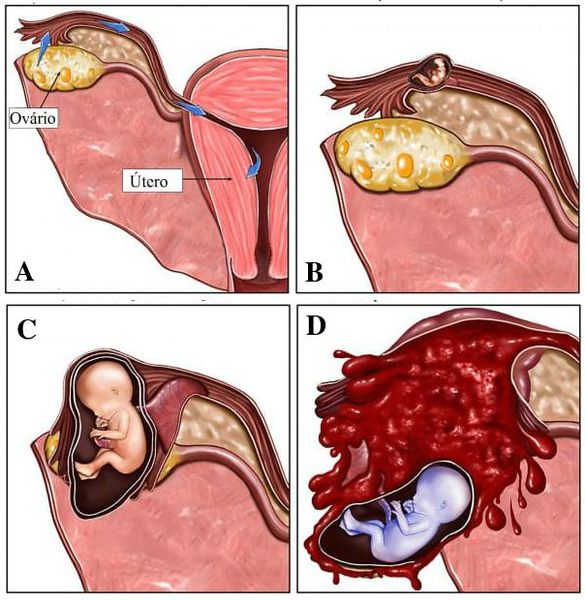 Риск ЭБ после трубной стерилизации выше при коагуляции труб в сравнении с наложением колец, скобок или прошивания. Формирующаяся фистула после регенерации места коагуляции маточной трубы позволяет сперматозоидам проникать в брюшную полость и оплодотворять яйцеклетку. Риск ЭБ после хирургической коррекции проходимости маточных труб у больных с бесплодием повышен в 4-5 раз. Посткои-тальная гормональная контрацепция прогестаге-нами также повышает риск ЭБ в 2-3 раза, так как в отличие от эстрогенов, которые стимулируют перистальтику труб, прогестерон снижает перистальтику. Ранее считалось, что контрацепция ВМС повышает риск ЭБ. В настоящий момент исследователи склоняются к мнению, что только ВМС, содержащие прогестерон, повышают риск ЭБ до 3-4%, тогда как ВМС, содержащие медь, не увеличивают частоту ЭБ. При бесплодии медикаментозная стимуляция овуляции кломифеном и гонадотропинами повышает риск ЭБ вследствие дисбаланса половых гормонов. После экстракорпорального оплодотворения и пересадки эмбриона в матку, пересадки гамет в трубу также повышается риск ЭБ, составляя 2-8% от всех беремен-
Риск ЭБ после трубной стерилизации выше при коагуляции труб в сравнении с наложением колец, скобок или прошивания. Формирующаяся фистула после регенерации места коагуляции маточной трубы позволяет сперматозоидам проникать в брюшную полость и оплодотворять яйцеклетку. Риск ЭБ после хирургической коррекции проходимости маточных труб у больных с бесплодием повышен в 4-5 раз. Посткои-тальная гормональная контрацепция прогестаге-нами также повышает риск ЭБ в 2-3 раза, так как в отличие от эстрогенов, которые стимулируют перистальтику труб, прогестерон снижает перистальтику. Ранее считалось, что контрацепция ВМС повышает риск ЭБ. В настоящий момент исследователи склоняются к мнению, что только ВМС, содержащие прогестерон, повышают риск ЭБ до 3-4%, тогда как ВМС, содержащие медь, не увеличивают частоту ЭБ. При бесплодии медикаментозная стимуляция овуляции кломифеном и гонадотропинами повышает риск ЭБ вследствие дисбаланса половых гормонов. После экстракорпорального оплодотворения и пересадки эмбриона в матку, пересадки гамет в трубу также повышается риск ЭБ, составляя 2-8% от всех беремен-
ностей. Считается, что механизмом возникновения ЭБ при этом является заброс оплодотворенной яйцеклетки через полость матки в просвет трубы с жидкостью и нарушение функции реснитчатого эпителия слизистой трубы. Изменение сократительной активности маточных труб препятствует возврату оплодотворенной яйцеклетки в полость матки [29]. Также оказалось, что риск возникновения ЭБ у женщин с бесплодием выше при неполноценной лютеиновой фазе цикла в сравнении с ановуляцией. Во многих исследованиях подтвержден факт повышения риска ЭБ в возрасте 35-44 лет в сравнении с пациентками 15-24 лет. Это объясняют старением организма со снижением сократительной способности маточной трубы. При генитальном инфантилизме маточные трубы длинные, извитые, их перистальтика неполноценна. Всё вместе препятствует своевременному попаданию оплодотворенной яйцеклетки в матку. При курении риск ЭБ повышается в 1,6-3,5 раза в сравнении с некурящими за счет отсроченной овуляции, нарушения перистальтики маточных труб, функции реснитчатого эпителия и изменения иммунитета [43].
Считается, что механизмом возникновения ЭБ при этом является заброс оплодотворенной яйцеклетки через полость матки в просвет трубы с жидкостью и нарушение функции реснитчатого эпителия слизистой трубы. Изменение сократительной активности маточных труб препятствует возврату оплодотворенной яйцеклетки в полость матки [29]. Также оказалось, что риск возникновения ЭБ у женщин с бесплодием выше при неполноценной лютеиновой фазе цикла в сравнении с ановуляцией. Во многих исследованиях подтвержден факт повышения риска ЭБ в возрасте 35-44 лет в сравнении с пациентками 15-24 лет. Это объясняют старением организма со снижением сократительной способности маточной трубы. При генитальном инфантилизме маточные трубы длинные, извитые, их перистальтика неполноценна. Всё вместе препятствует своевременному попаданию оплодотворенной яйцеклетки в матку. При курении риск ЭБ повышается в 1,6-3,5 раза в сравнении с некурящими за счет отсроченной овуляции, нарушения перистальтики маточных труб, функции реснитчатого эпителия и изменения иммунитета [43]. Реже причиной ЭБ являются врожденная патология маточных труб, эндометриоз и сальпингит isthmica nodosum. Перенесенные операции на органах брюшной полости также могут являться причиной ЭБ за счет формирования спаечного процесса [6].
Реже причиной ЭБ являются врожденная патология маточных труб, эндометриоз и сальпингит isthmica nodosum. Перенесенные операции на органах брюшной полости также могут являться причиной ЭБ за счет формирования спаечного процесса [6].
Различают несколько видов ЭБ по локализации плодного яйца: трубная, интерстициальная трубная, брюшная, шеечная, интралигаментарная, яичниковая. Кроме этого наблюдаются редкие формы ЭБ: персистирующая, сочетание маточной и внематочной беременности, многоплодная, ЭБ при самопроизвольном выздоровлении. Локализация плодного яйца при ЭБ чаще происходит в маточных трубах, составляя 97,7%. В 1,4% возникает брюшная беременность, в 1% — яичниковая или шеечная. Наиболее часто (80%) трубная беременность формируется в ампулярном отделе, реже — в истмическом (11%), фимбриальном (4%), интерстициальном (2%) [6, 14].
Ввиду разнообразия клинических проявлений ЭБ, зависящих от локализации плодного яйца, срока беременности и формы заболевания, мно-гоплановы подходы к диагностике патологии.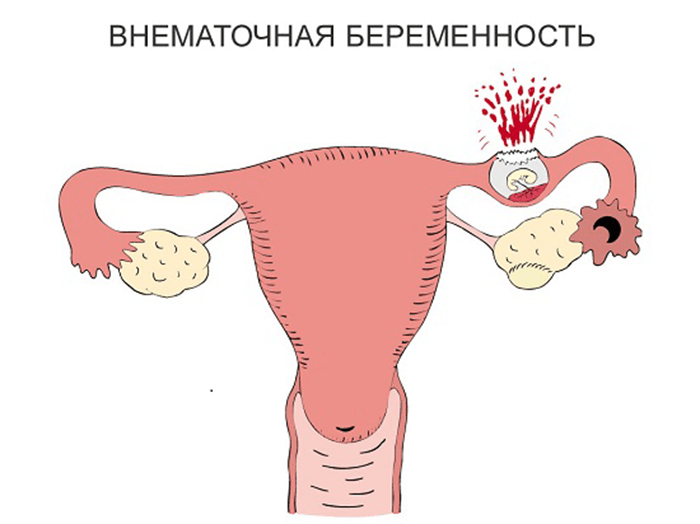 С внедрением современных технологий выявление ЭБ чаще происходит до разрыва плодовместили-
С внедрением современных технологий выявление ЭБ чаще происходит до разрыва плодовместили-
ща и массивной кровопотери. Тем более, органосохраняющее лечение возможно выполнить до разрыва плодовместилища. Данные анамнеза и физикального обследования позволяют диагностировать ЭБ менее чем в 50% случаев. Основа диагностики ЭБ — ультразвуковое исследование (УЗИ) органов малого таза и количественное определение в-субъединицы хорионического гонадотропина (ХГ) в крови с помощью иммунофер-ментного анализа. Однократное исследование ХГ при его высоких значениях свидетельствует лишь о наличии маточной или эктопической беременности, не имея различий между ними. Если по данным УЗИ плодное яйцо не визуализируется в полости матки, а уровень в-субъединицы ХГ более 2000 МЕ/л, то необходимо думать об ЭБ или полном аборте. Возрастание уровня в-субъединицы ХГ через 24-48 ч. на 30-60% свидетельствует о наличии ЭБ, на 66 и более % — о наличии нормальной маточной беременности. Наоборот, падение уровня в-субъединицы ХГ на 30-60% свидетельствует против ЭБ, подтверждая наличие полного аборта. Отсутствие значимых различий между уровнем в-субъединицы ХГ при ЭБ и нормальной маточной побуждают к поиску дополнительных алгоритмов для диагностики. Ложноотрицательные результаты при определении в-субъединицы ХГ крови составляют только 2%, тогда как в моче — 17,5%. При ЭБ уровень прогестерона и эстрадиола в крови ниже в сравнении с маточной беременностью. Концентрация прогестерона 25 нг/мл и выше свидетельствует в пользу нормально развивающейся маточной беременности, ниже 5 нг/мл — патологически развивающейся маточной или ЭБ. Концентрация прогестерона крови не показательна при ЭБ после стимуляции яичников и экстракорпорального оплодотворения. Кроме того значительная вариабельность концентрации половых гормонов снижает их диагностическую ценность для выявления ЭБ.
Наоборот, падение уровня в-субъединицы ХГ на 30-60% свидетельствует против ЭБ, подтверждая наличие полного аборта. Отсутствие значимых различий между уровнем в-субъединицы ХГ при ЭБ и нормальной маточной побуждают к поиску дополнительных алгоритмов для диагностики. Ложноотрицательные результаты при определении в-субъединицы ХГ крови составляют только 2%, тогда как в моче — 17,5%. При ЭБ уровень прогестерона и эстрадиола в крови ниже в сравнении с маточной беременностью. Концентрация прогестерона 25 нг/мл и выше свидетельствует в пользу нормально развивающейся маточной беременности, ниже 5 нг/мл — патологически развивающейся маточной или ЭБ. Концентрация прогестерона крови не показательна при ЭБ после стимуляции яичников и экстракорпорального оплодотворения. Кроме того значительная вариабельность концентрации половых гормонов снижает их диагностическую ценность для выявления ЭБ.
В I триместре беременности уровень СА-125 повышается, а во II и III триместрах снижается до нормальных значений. Уровень а-фетопро-теина при ЭБ также выше, чем при маточной. Продолжаются исследования о значимости определения концентрации СА-125 и а-фетопротеи-на в крови для диагностики ЭБ. Чувствительность одновременного определения в-субъединицы ХГ, а-фетопротеина, прогестерона и эстрадиола составила 94,5%, специфичность — 98,5%. В диф-
Уровень а-фетопро-теина при ЭБ также выше, чем при маточной. Продолжаются исследования о значимости определения концентрации СА-125 и а-фетопротеи-на в крови для диагностики ЭБ. Чувствительность одновременного определения в-субъединицы ХГ, а-фетопротеина, прогестерона и эстрадиола составила 94,5%, специфичность — 98,5%. В диф-
ференциальной диагностике ЭБ и воспалительного процесса органов малого таза используют определение уровня С-реактивного белка. При ЭБ его уровень значительно ниже в сравнении с острым сальпингоофоритом [2, 27].
УЗИ органов малого таза является значимым фактором в диагностике ЭБ при последовательном использовании абдоминального и влагалищного методов. Абдоминальная методика позволяет более четко визуализировать органы брюшной полости, оценить объем свободной жидкости, выявить объемные образования яичников. При влагалищном методе на неделю раньше (на 4-й неделе) возможно определить плодное яйцо в матке и/или маточной трубе, регистрировать сердцебиения.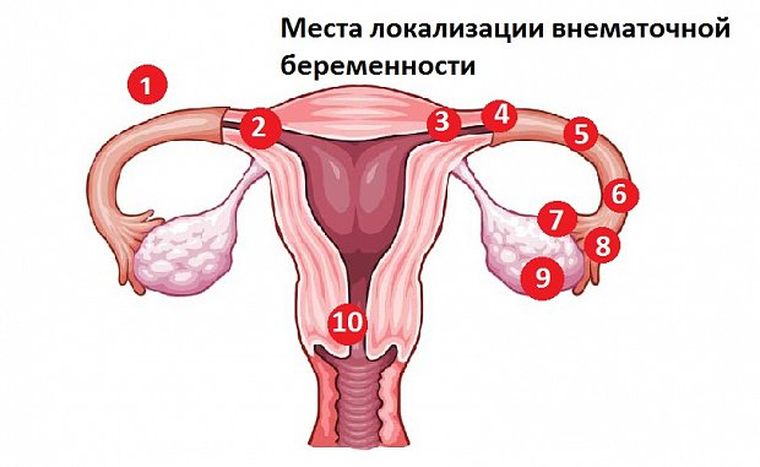 Информативность УЗИ (плодное яйцо с эмбрионом вне полости матки, солидное или солидно-кистозное образование в проекции придатков матки) при ЭБ без определения в-субъединицы ХГ составляет 33-50%. Наличие свободной жидкости в позадиматочном кармане не служит признаком разрыва плодовместилища с кровотечением при ЭБ. Сочетание двухмерного УЗИ с допплеровским исследованием повысило чувствительность УЗИ при ЭБ с 71% до 87%, при нормальной маточной беременности с 90% до 99%, при патологической маточной беременности с 24% до 59% [2, 34].
Информативность УЗИ (плодное яйцо с эмбрионом вне полости матки, солидное или солидно-кистозное образование в проекции придатков матки) при ЭБ без определения в-субъединицы ХГ составляет 33-50%. Наличие свободной жидкости в позадиматочном кармане не служит признаком разрыва плодовместилища с кровотечением при ЭБ. Сочетание двухмерного УЗИ с допплеровским исследованием повысило чувствительность УЗИ при ЭБ с 71% до 87%, при нормальной маточной беременности с 90% до 99%, при патологической маточной беременности с 24% до 59% [2, 34].
Выскабливание полости матки для диагностики ЭБ показано лишь в особых случаях. Для исключения наличия ворсин хориона в матке инструментальное выскабливание эндометрия осуществляют, если по данным УЗИ не удалось выявить локализацию плодного яйца или отсутствует возможность исследовать уровень ХГ крови в динамике, в случаях если больная не заинтересована в беременности. Наиболее ценной является информация о данных только срочного гистологического исследования.
В настоящее время показания к кульдоцен-тезу значительно сократились в связи с внедрением УЗИ и определения уровня ХГ в крови и моче. Получение жидкой крови из брюшной полости в 6% случаев не подтверждает наличия ЭБ. У 10-20% больных с ЭБ кульдоцентез неинформативен [2].
Лапароскопия, являясь инвазивным, наиболее технически сложным, достаточно дорогим методом диагностики, требующим анестезии, имеет наибольшую информативность при ЭБ из
всех вместе взятых вышеперечисленных методов [4, 17]. В связи с этим чаще всего лапароскопию используют при сомнительных или отрицательных данных клинического и лабораторно-инструментального исследования. Непосредственный осмотр органов брюшной полости при лапароскопии позволяет выявить локализацию плодного яйца, наличие или отсутствие разрыва плодовме-стилища, величину кровопотери, степень патологических изменений внутренних половых органов.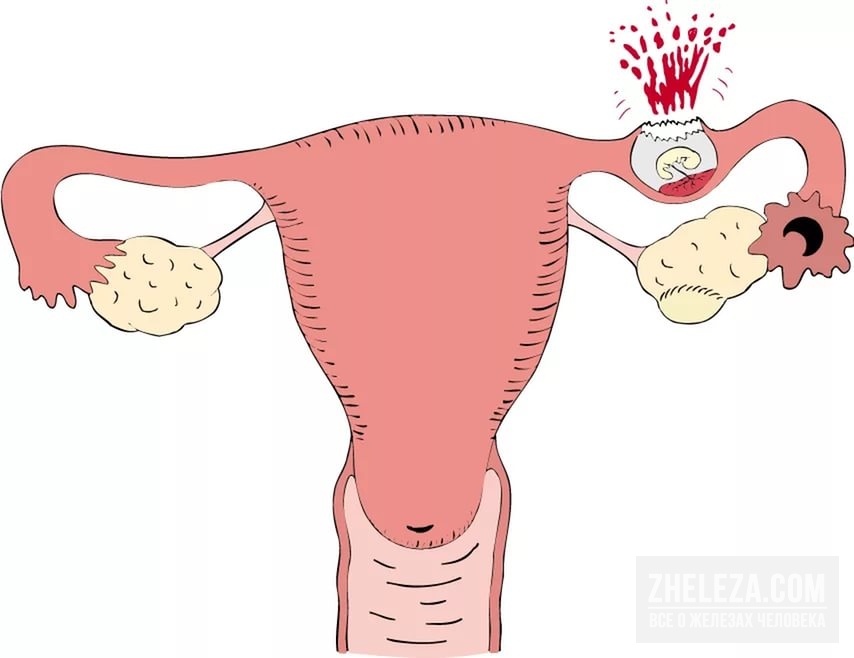 В 3-4% случаев из-за маленьких размеров плодного яйца или полного трубного выкидыша ЭБ не диагностируется. Спаечный процесс брюшной полости также может ограничить визуализацию внутренних половых органов. Очень редко увеличение маточной трубы и изменение ее окраски за счет других причин может привести к постановке ошибочного диагноза. Исследователи единодушны в том, что выраженные нарушения гемодинамики являются показанием к отказу от вышеперечисленных методов диагностики и требуют выполнения экстренной лапаротомии.
В 3-4% случаев из-за маленьких размеров плодного яйца или полного трубного выкидыша ЭБ не диагностируется. Спаечный процесс брюшной полости также может ограничить визуализацию внутренних половых органов. Очень редко увеличение маточной трубы и изменение ее окраски за счет других причин может привести к постановке ошибочного диагноза. Исследователи единодушны в том, что выраженные нарушения гемодинамики являются показанием к отказу от вышеперечисленных методов диагностики и требуют выполнения экстренной лапаротомии.
Подходы к хирургическому лечению больных с ЭБ изменились в последние 10 лет в Европе и США и 2-5 лет в странах СНГ после внедрения в клиническую практику высокотехнологичной эндоскопии. Основным обоснованием применения малоинвазивной хирургии было стремление сохранить органы половой системы, повысив тем самым репродуктивный потенциал и качество жизни пациенток. Следующей причиной использования лапароскопии в лечении больных явилось стремление снизить материальные затраты на хирургическое вмешательство и послеоперационную медикаментозную терапию, минимизировать операционную травму для быстрейшего восстановления трудоспособности. В отношении первого аспекта по использованию эндоскопической хирургии мнения исследователей разошлись. Одни утверждают, что степень восстановления репродуктивного здоровья и наступления маточной беременности схожа с традиционным хирургическим лечением [6, 54], другие отмечают более высокие показатели частоты восстановления проходимости маточных труб, наступления физиологической беременности и снижение степени спаечного процесса в брюшной полости [3, 10, 30]. Так, после лапароскопической сальпинготомии частота наступления маточной беременности составила 60-70% [36], после
В отношении первого аспекта по использованию эндоскопической хирургии мнения исследователей разошлись. Одни утверждают, что степень восстановления репродуктивного здоровья и наступления маточной беременности схожа с традиционным хирургическим лечением [6, 54], другие отмечают более высокие показатели частоты восстановления проходимости маточных труб, наступления физиологической беременности и снижение степени спаечного процесса в брюшной полости [3, 10, 30]. Так, после лапароскопической сальпинготомии частота наступления маточной беременности составила 60-70% [36], после
односторонней сальпингэктомии — 54% [3, 46]. Многочисленными исследованиями доказано, что через 2-3 месяца после хирургического удаления не только матки, яичников, но и маточных труб в 35-45% случаев развиваются нейроэндокринные нарушения [1]. Они обусловлены утратой общности анатомических (кровеносная, нервная, лимфатическая системы) и эндокринных (принцип прямой и обратной связи) взаимоотношений. Отсюда главный (органосохраняющий) принцип эндоскопической хирургии может явиться фактором повышения качества жизни даже у тех пациенток, которые не планируют в будущем зачатие. По данным Соломатиной А. А. с соавт. (2003), нормальное состояние менструальной и овулятор-ной функций было выше на 20% у пациенток после органосохраняющих операций на маточных трубах в сравнении с пациентками, у которых маточная труба была удалена. Однозначно мнение о том, что эндоскопическая хирургия наиболее адекватна для больной в связи с минимизацией последствий операционной травмы. Сроки госпитализации, длительность операции, интра-операционная кровопотеря, сроки послеоперационной реабилитации, стоимость хирургического лечения оказались в 1,4-2,8 раза ниже при лапароскопии в сравнении с традиционной лапарото-мией [15, 36, 40]. Однако подходы к эндоскопическому вмешательству при ЭБ для широкого круга врачей хирургического профиля не систематизированы. Необходимо учитывать положительные и отрицательные моменты, так как метод является технически более сложным в сравнении с традиционной хирургией, приводит иногда к развитию серьезных интра- и постоперационных осложнений, в ряде случаев не целесообразен из-за невозможности осуществить быстрый и надежный гемостаз.
Отсюда главный (органосохраняющий) принцип эндоскопической хирургии может явиться фактором повышения качества жизни даже у тех пациенток, которые не планируют в будущем зачатие. По данным Соломатиной А. А. с соавт. (2003), нормальное состояние менструальной и овулятор-ной функций было выше на 20% у пациенток после органосохраняющих операций на маточных трубах в сравнении с пациентками, у которых маточная труба была удалена. Однозначно мнение о том, что эндоскопическая хирургия наиболее адекватна для больной в связи с минимизацией последствий операционной травмы. Сроки госпитализации, длительность операции, интра-операционная кровопотеря, сроки послеоперационной реабилитации, стоимость хирургического лечения оказались в 1,4-2,8 раза ниже при лапароскопии в сравнении с традиционной лапарото-мией [15, 36, 40]. Однако подходы к эндоскопическому вмешательству при ЭБ для широкого круга врачей хирургического профиля не систематизированы. Необходимо учитывать положительные и отрицательные моменты, так как метод является технически более сложным в сравнении с традиционной хирургией, приводит иногда к развитию серьезных интра- и постоперационных осложнений, в ряде случаев не целесообразен из-за невозможности осуществить быстрый и надежный гемостаз.
Вид хирургического вмешательства при лапароскопии в случае трубной беременности заключается в выполнении сальпинготомии с удалением плодного яйца, сальпингэктомии, иссечения участка трубы с последующим восстановлением конец в конец, выдавливания плодного яйца через брюшной отдел трубы. Параллельно по показаниям могут быть выполнены сочетанные вмешательства на яичниках, другой маточной трубе, матке. Большинство исследователей едины во мнении, что наличие межсвязочной, брюшинной, яичниковой, интерстициальной беременности
или беременности в добавочном роге матки требует традиционной лапаротомии для осуществления адекватного гемостаза [32, 33, 41]. Разноречивы мнения по использованию лапароскопии при персистирующей, нагноившейся ЭБ, начавшемся трубном выкидыше со значительной пе-ритубарной гематомой. В литературе приведены данные по отказу или ограничению использования лапароскопии в случае сочетания ЭБ и массивного кровотечения в брюшную полость, ЭБ и ожирения, ЭБ и спаечного процесса. Не разработана тактика эндохирургического лечения при сочетании ЭБ и обострении воспалительного процесса внутренних половых органов. Проводятся исследования по уточнению и расширению показаний к использованию лапароскопии для одномоментной диагностики и удаления трубной беременности в условиях дневного стационара [5].
Не разработана тактика эндохирургического лечения при сочетании ЭБ и обострении воспалительного процесса внутренних половых органов. Проводятся исследования по уточнению и расширению показаний к использованию лапароскопии для одномоментной диагностики и удаления трубной беременности в условиях дневного стационара [5].
Удачные результаты (8 случаев) по органосберегающему лечению при шеечной беременности с помощью лапароскопии получили Ищенко А.И. с соавт. (2003). Протокол лечения состоял из последовательных этапов: I — уточнение диагноза шеечной беременности с помощью влагалищного УЗИ и допплерометрии с оценкой инвазии хориона в слизистую цервикального канала, определение уровня в-субъе-диницы ХГ крови; II — лапароскопически наложение титановых скобок на внутренние подвздошные артерии с обеих сторон; III — вакуум-аспирация плодного яйца без расширения цервикального канала под контролем интраопера-ционного трансвагинального УЗИ, тампонада ложа плодного яйца путем введения катетера Фолея в цервикальный канал под контролем интраоперационного трансвагинального УЗИ; ¡У — лапароскопическое снятие скобок с внутренних подвздошных артерий при отсутствии кровотечения. Катетер Фолея удаляли через сутки. Таким образом, до сих пор продолжается процесс накопления результатов эндохирургического лечения больных с ЭБ для выработки показаний и противопоказаний к выбору данного метода.
Катетер Фолея удаляли через сутки. Таким образом, до сих пор продолжается процесс накопления результатов эндохирургического лечения больных с ЭБ для выработки показаний и противопоказаний к выбору данного метода.
Новый шаг в подходах к лечению больных с ЭБ определили разработки по местному и системному использованию медикаментозных препаратов (метотрексат, мифепристон, простаглан-дины, хлорид калия, гипертонический раствор глюкозы). Основное стремление исследователей
по применению медикаментозного лечения предусматривало возможность сохранить орган при обратном развитии тканей плодного яйца и отказе от хирургического вмешательства. Такой подход наиболее ценен при желании иметь беременность, особенно у пациенток с оставшейся одной трубой, при шеечной и интерстициальной беременности, когда общепринятым методом лечения является удаление матки. Попытки локального введения препаратов в маточную трубу осуществляли при лапароскопии, через боковой свод влагалища под контролем УЗИ, при трансцервикальной катетеризации маточной трубы [13, 21, 22, 23, 35, 38, 45, 52].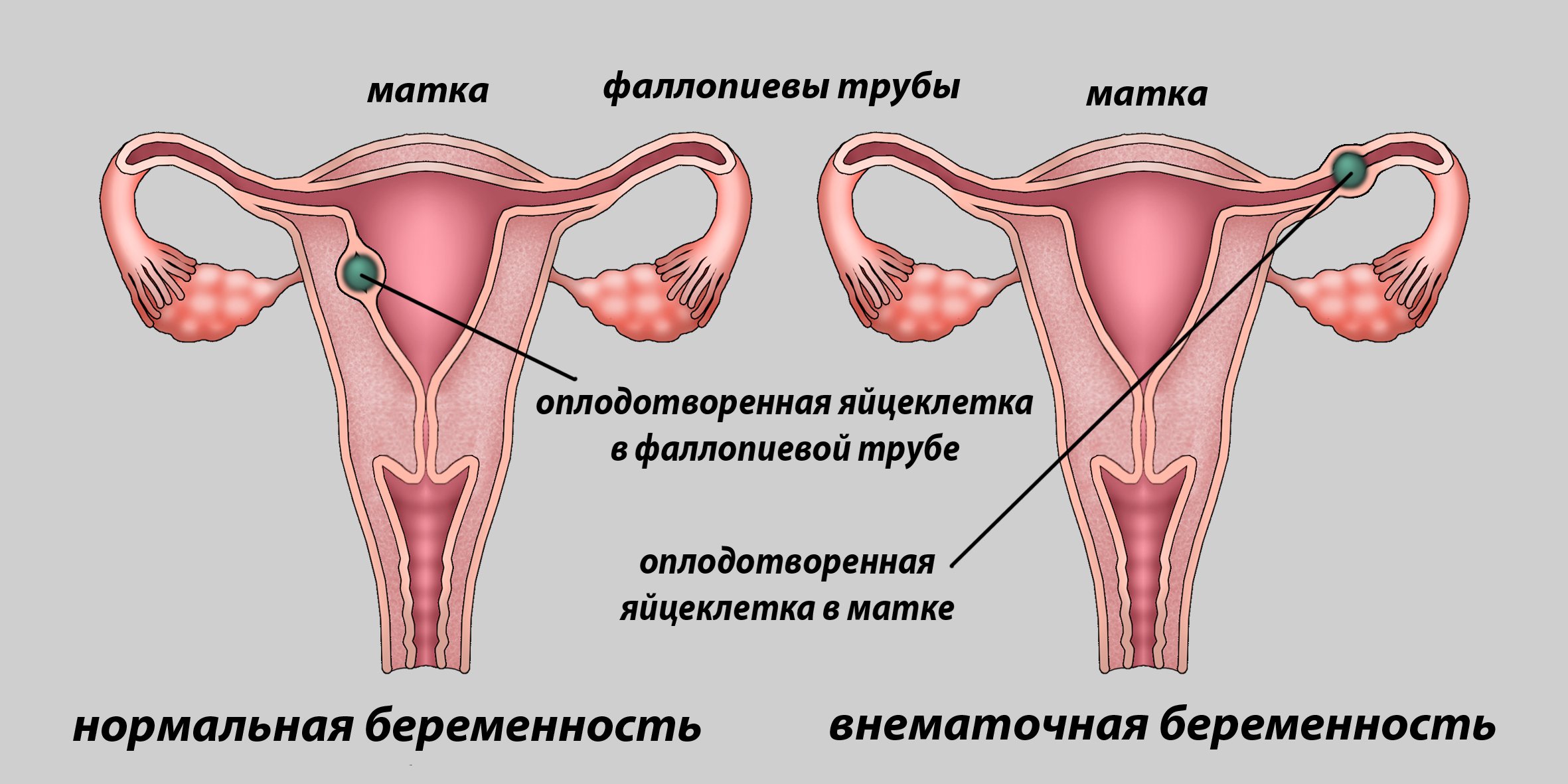 Системно (внутримышечно, внутривенно) использовали только метотрексат.
Системно (внутримышечно, внутривенно) использовали только метотрексат.
Метотрексат, являясь антагонистом фолиевой кислоты, нарушает синтез ДНК путем блока дигидрофолатредуктазы. При трофобластической болезни метотрексат применяется системно и длительно в больших дозах [42]. В случаях органосохраняющего лечения трубной беременности метотрексат использовали в значительно меньших дозах в различных режимах. Так, при прогрессирующей трубной беременности назначали метотрексат в дозе 1мг/кг в сутки в/мышечно через день от 1 до 4 раз. Фолинат кальция (антидот, снижающий риск побочных действий метотрексата) вводили в дозе 0,1мг/кг в сутки в/мышечно через день, начиная со 2-го дня лечения. Отменяли метотрексат тогда, когда уровень в-субъеди-ницы ХГ в крови снижался за сутки на 15%. В последующем уровень в-субъединицы ХГ определяли 1 раз в неделю до его полной нормализации. Если концентрация ХГ повышалась, повторно начинали вводить метотрексат и фолинат кальция. Лечение оказалось эффективным в 96% случаев [48, 50]. 4% больных были оперированы по поводу разрыва маточной трубы. Результаты других исследований показали, что необходимость хирургического вмешательства потребовалась в 20% [37]. В настоящее время факторы риска разрыва маточной трубы на фоне лечения метотрексатом еще не определены. Следующая схема лечения метотрексатом отличалась легкой переносимостью и большей приемлемостью для больных. В I день после оценки уровня в-субъедини-цы ХГ в крови метотрексат вводили однократно в/мышечно в дозе 50 мг/м2. На 4 и 7 дни повторно оценивали уровень в-субъединицы ХГ крови. Если этот уровень не падал на 15% в сравнении с
Лечение оказалось эффективным в 96% случаев [48, 50]. 4% больных были оперированы по поводу разрыва маточной трубы. Результаты других исследований показали, что необходимость хирургического вмешательства потребовалась в 20% [37]. В настоящее время факторы риска разрыва маточной трубы на фоне лечения метотрексатом еще не определены. Следующая схема лечения метотрексатом отличалась легкой переносимостью и большей приемлемостью для больных. В I день после оценки уровня в-субъедини-цы ХГ в крови метотрексат вводили однократно в/мышечно в дозе 50 мг/м2. На 4 и 7 дни повторно оценивали уровень в-субъединицы ХГ крови. Если этот уровень не падал на 15% в сравнении с
4 днем, то на 7 день повторно вводили метотрексат в прежней дозе. В случаях, когда к 14 дню не происходило снижения уровня в-субъединицы ХГ, либо на фоне введения метотрексата появлялась боль в животе и подтверждались с помощью УЗИ признаки разрыва трубы, выполняли хирургическое вмешательство. Эффективность лечения составила 96,7% [23]. Побочные действия метотрексата имели место лишь в 1% случаев. На основании этих исследований разработаны показания для введения метотрексата при трубной беременности: размер плодного яйца в области придатков матки по данным УЗИ не более 3-3,5 см, уровень в-субъединицы ХГ в крови от 2000 МЕ/л до 6000 МЕ/л, отсутствие признаков разрыва маточной трубы и нормальной или нераз-вивающейся маточной беременности; повышенный уровень в-субъединицы ХГ в крови после органосохраняющих операций на маточной трубе. Исследователи единодушны во мнении, что медикаментозный подход возможен лишь тогда, когда больная в течение 14-60 дней может динамически наблюдаться врачом, когда адекватно оценивается риск неудачи с возможностью разрыва плодовместилища и необходимостью экстренного хирургического вмешательства, на момент первого введения метотрексата гемодинами-ческие показатели должны быть стабильны (отсутствие признаков кровотечения) и не должно быть противопоказаний для его введения — отсутствие печеночной, почечной недостаточности, индивидуальной непереносимости, значительного снижения активности иммунной системы) [20, 55].
Эффективность лечения составила 96,7% [23]. Побочные действия метотрексата имели место лишь в 1% случаев. На основании этих исследований разработаны показания для введения метотрексата при трубной беременности: размер плодного яйца в области придатков матки по данным УЗИ не более 3-3,5 см, уровень в-субъединицы ХГ в крови от 2000 МЕ/л до 6000 МЕ/л, отсутствие признаков разрыва маточной трубы и нормальной или нераз-вивающейся маточной беременности; повышенный уровень в-субъединицы ХГ в крови после органосохраняющих операций на маточной трубе. Исследователи единодушны во мнении, что медикаментозный подход возможен лишь тогда, когда больная в течение 14-60 дней может динамически наблюдаться врачом, когда адекватно оценивается риск неудачи с возможностью разрыва плодовместилища и необходимостью экстренного хирургического вмешательства, на момент первого введения метотрексата гемодинами-ческие показатели должны быть стабильны (отсутствие признаков кровотечения) и не должно быть противопоказаний для его введения — отсутствие печеночной, почечной недостаточности, индивидуальной непереносимости, значительного снижения активности иммунной системы) [20, 55]. Пациенткам рекомендуют исключить прием препаратов, содержащих фолиевую кислоту и этиловый спирт. Продолжаются исследования по систематизации показаний к медикаментозному лечению для снижения дозы метотрексата, укорочения периода наблюдения, снижения риска разрыва плодовместилища и стоимости лечения. Так, метотрексат вводили непосредственно в плодное яйцо при лапароскопии [7, 28]. Преимуществом метода являлось однократное использование метотрексата в дозе 25 мг, отсутствие побочных реакций и точная визуализация ЭБ. К недостаткам следует отнести необходимость выполнения лапароскопии. Анализ результатов по восстановлению репродуктивной функции больных после лечения трубной беременности метотрексатом показал, что маточная беременность насту-
Пациенткам рекомендуют исключить прием препаратов, содержащих фолиевую кислоту и этиловый спирт. Продолжаются исследования по систематизации показаний к медикаментозному лечению для снижения дозы метотрексата, укорочения периода наблюдения, снижения риска разрыва плодовместилища и стоимости лечения. Так, метотрексат вводили непосредственно в плодное яйцо при лапароскопии [7, 28]. Преимуществом метода являлось однократное использование метотрексата в дозе 25 мг, отсутствие побочных реакций и точная визуализация ЭБ. К недостаткам следует отнести необходимость выполнения лапароскопии. Анализ результатов по восстановлению репродуктивной функции больных после лечения трубной беременности метотрексатом показал, что маточная беременность насту-
пила у 78-87% больных, эктопическая — у 9-14 % [49, 51].
В условиях широкого использования лапароскопии для удаления плодного яйца при сохранении маточной трубы возрастает риск пер-систенции ЭБ, который составляет 16-20% [24, 25, 26]. Персистенция ворсин хориона ниже в 510 раз при лапаротомии. При этом ворсины хориона имплантируются в мышечную оболочку трубы медиальнее рубца либо в брюшную полость. Появились данные о том, что аменорея менее 21 дня, размеры плодного яйца до 2 см и уровень в-субъединицы ХГ крови менее 3000 МЕ/л являются факторами риска персистенции ворсин хориона [31, 44]. В связи с этим разработка метода локального и системного введения метотрексата для профилактики персистенции ЭБ при органосохраняющем эндохирургическом и традиционном вмешательстве [4] является актуальной проблемой.
Персистенция ворсин хориона ниже в 510 раз при лапаротомии. При этом ворсины хориона имплантируются в мышечную оболочку трубы медиальнее рубца либо в брюшную полость. Появились данные о том, что аменорея менее 21 дня, размеры плодного яйца до 2 см и уровень в-субъединицы ХГ крови менее 3000 МЕ/л являются факторами риска персистенции ворсин хориона [31, 44]. В связи с этим разработка метода локального и системного введения метотрексата для профилактики персистенции ЭБ при органосохраняющем эндохирургическом и традиционном вмешательстве [4] является актуальной проблемой.
В лечении прогрессирующей шеечной беременности метотрексат использовали системно, локально и комбинированно [18, 39, 47]. При замершей шеечной беременности метотрексат использовали только системно. После завершения лечения цитостатиками необходимо дополнительно хирургическое вмешательство по удалению тканей плодного яйца путём выскабливания, трансцервикальной резекции трофобласта под контролем гистероскопии, артериальной эмболи-зации или временного лигирования внутренней подвздошной или маточной артерий. По данным исследования Аскольской С. А. с соавт. (2001), при прогрессирующей шеечной беременности у 2 больных курсовая доза цитостатиков составила: метотрексата 200мг, лейковарина 10 мг. Метотрексат вводили в/венно по 50 мг через день. На фоне лечения наблюдались боли в низу живота, кровянистые выделения из половых путей, снижение гемоглобина до 100 г/л. Через неделю после медикаментозного лечения сохранялись признаки гиперкоагуляции. Через 3 дня после 4-го введения метотрексата на основании данных УЗИ -уменьшения размеров плодного яйца, исчезновения сердцебиения, почти полного прекращения васкуляризации хориона при допплеровском картировании и падения уровня в-субъединицы ХГ произведена в одном случае вакуум-аспирация плодного яйца, во втором — резекция эктопического трофобласта петлевым электродом. Интрао-
По данным исследования Аскольской С. А. с соавт. (2001), при прогрессирующей шеечной беременности у 2 больных курсовая доза цитостатиков составила: метотрексата 200мг, лейковарина 10 мг. Метотрексат вводили в/венно по 50 мг через день. На фоне лечения наблюдались боли в низу живота, кровянистые выделения из половых путей, снижение гемоглобина до 100 г/л. Через неделю после медикаментозного лечения сохранялись признаки гиперкоагуляции. Через 3 дня после 4-го введения метотрексата на основании данных УЗИ -уменьшения размеров плодного яйца, исчезновения сердцебиения, почти полного прекращения васкуляризации хориона при допплеровском картировании и падения уровня в-субъединицы ХГ произведена в одном случае вакуум-аспирация плодного яйца, во втором — резекция эктопического трофобласта петлевым электродом. Интрао-
перационная кровопотеря не превысила 30 мл. Через 2 суток после операции уровень ХГ снизился до минимальных значений. Пациентки были выписаны домой в удовлетворительном состоянии. Другие авторы [12] приводят данные об успешном использовании трансцервикальной резекции эктопического трофобласта в пяти случаях без предварительного лечения метотрексатом. Лишь у одной из этих пациенток ввиду низкого темпа снижения в-субъединицы ХГ после операции вводили метотрексат однократно в/мышечно в дозе 50 мг.
Другие авторы [12] приводят данные об успешном использовании трансцервикальной резекции эктопического трофобласта в пяти случаях без предварительного лечения метотрексатом. Лишь у одной из этих пациенток ввиду низкого темпа снижения в-субъединицы ХГ после операции вводили метотрексат однократно в/мышечно в дозе 50 мг.
Таким образом, продолжаются исследования по разработке специфических методов диагностики эктопической беременности на самых ранних сроках имплантации до разрыва плодо-вместилища, органосохраняющих и малотравматичных методов лечения на основе использования современных эндоскопических и фармацевтических технологий. Минимизация и значимая эффективность лечения позволят разработать протоколы ведения больных при кратковременности госпитализации и высокой частоте восстановления репродуктивного здоровья.
Литература
1. Безнощенко Г.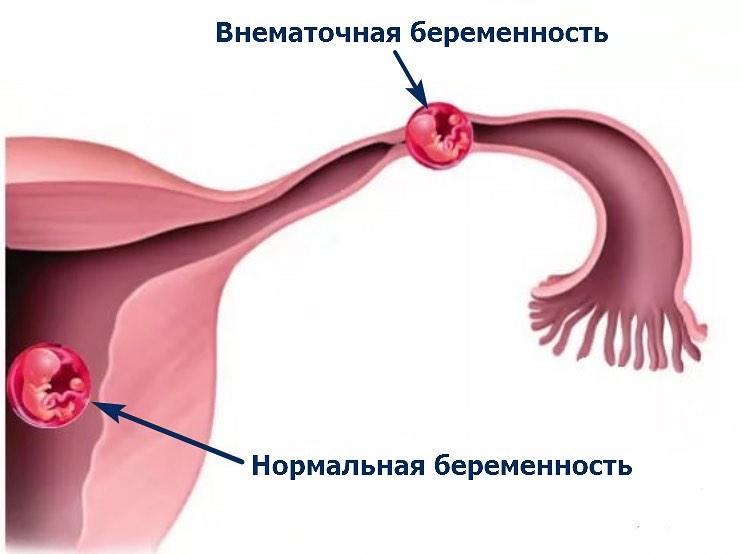 Б. Проблема оперированного органа в гинекологии. Российский вестник акушера-гинеколо-га. — 2003. — Т.3.- №2.- С. 28-33.
Б. Проблема оперированного органа в гинекологии. Российский вестник акушера-гинеколо-га. — 2003. — Т.3.- №2.- С. 28-33.
2. Гинекология по Эмилю Новаку: Пер с англ./ Под ред. Дж. Берека, И. Адаши, П. Хиллард.- М.: Практика, 2002. — С. 304-327.
3. Давыдов А.И., Клиндухов И. А. Результаты органосберегающего лечения больных трубной беременностью/ / Новые технологии в гинекологии// Под ред. В.И. Ку -лакова, Л.В. Адамян. — М., 2003. — С. 163-164.
4. Дивакова Т.С., Сачек Ю.А. Современные аспекты ведения больных с эктопической беременностью// VII съезд акушеров-гинекологов и неонатологов Республики Беларусь.- Гродно, 2002.- Т.1. — С.91-96.
5. Карпов А.Б., Ланцев Е.А., Сизонов М.В. Лапароскопия при эктопической беременности в условиях дневного стационара // Эндоскопия и альтернативные подходы в хирургическом лечении женских болезней// Под ред.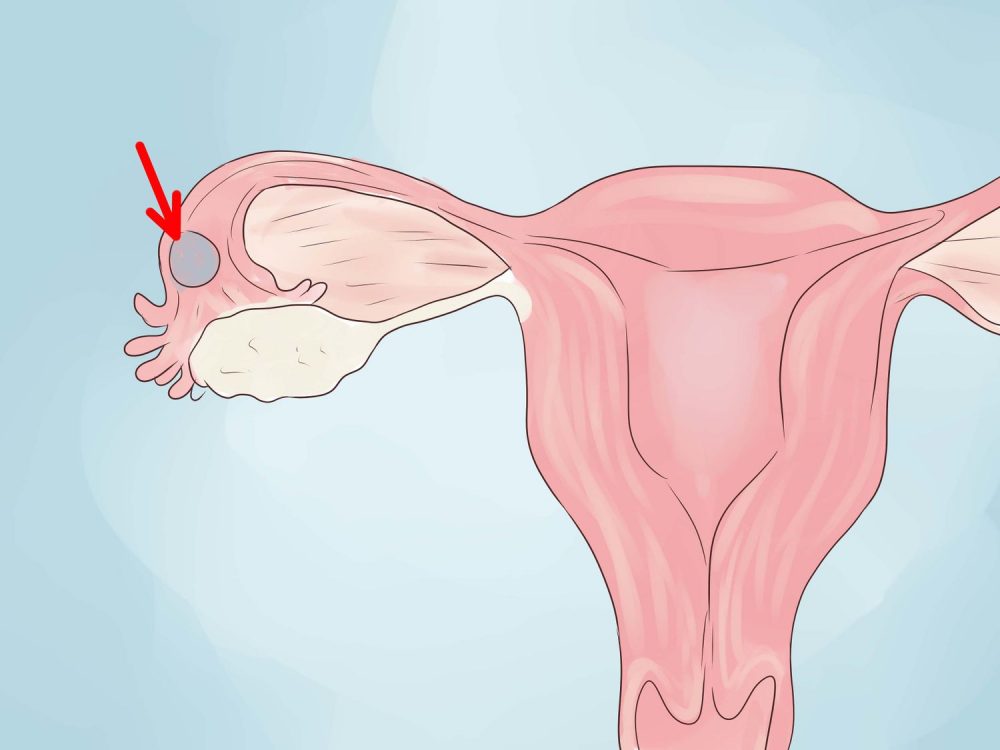 В.И. Кулакова, Л.В. Адамян. — М., 2001. — С.368-369.
В.И. Кулакова, Л.В. Адамян. — М., 2001. — С.368-369.
6. Кулаков В.И., Адамян Л.В., Мынбаев О. А. Оперативная гинекология — хирургические энергии.- М., 2000. -С. 662-686.
7. Лечение прогрессирующей трубной беременности путем внутритрубного введения метотрексата при лапароскопической операции / Т.Ю. Жемчужина, В.В. Стрижелецкий, Г.М. Рутенбург и др. // Лапароскопия и гистероскопия в диагностике и лечении гинекологи-
ческих заболеваний // Под ред. В.И. Кулакова, Л.В. Адамян. — М., 1998. — С.508-510.
8. Органосберегающее лечение шеечной беременности/
A.И. Ищенко, А.Д. Липман, А.А. Бахвалова, А.А. Ищенко// Новые технологии в гинекологии// Под ред.
B.И. Кулакова, Л.В. Адамян. — М., 2003. — С.164-165.
— М., 2003. — С.164-165.
9. Современные подходы к лечению шеечной беременности / С.И. Аскольская, Л.В. Адамян, А.И. Волобуев, Ю.И. Липатенкова // Эндоскопия и альтернативные подходы в хирургическом лечении женских болезней // Под ред. В.И. Кулакова, Л.В. Адамян. — М., 2001. —
C.359-361.
10. Состояние детородной функции после различных операций на маточных трубах по поводу внематочной беременности/ Н.В. Сикорская, А.А. Соломатина, Л.Н. Богинская и др.// Новые технологии в гинекологии// Под ред. В.И. Кулакова, Л.В. Адамян. — М., 2003. -С.168-169.
11. Состояние менструальной и овуляторной функций после различных операций на маточных трубах по поводу внематочной беременности / А.А. Соломатина, Н.В. Сикорская, Л.Н. Богинская и др.// Новые технологии в гинекологии // Под ред. В.И. Кулакова, Л.В. Адамян. -М., 2003. — С.170.
Кулакова, Л.В. Адамян. -М., 2003. — С.170.
12. Шахламова М.Н., Стрижаков А.Н., Давыдов А.И. Трансцервикальная резекция эктопического трофоб-ласта — дифференцированный подход к лечению больных шеечной беременностью// Эндоскопия и альтернативные подходы в хирургическом лечении женских болезней// Под ред. В.И. Кулакова, Л.В. Адамян. — М., 2001. — С.362-364.
13. Aboulghar M.A., Mansour R.T., Serour G.I. Transvaginal injection of potassium chloride and methotrexate for the treatment of tubal pregnancy a live fetus. Hum. Reprod.-1990.- №5.- P. 887-888.
14. Ankum W.M., Mol B.W., Van der V.F., Bossuyt P.M. Risk factors for ectopic pregnancy: a meta-analysis. Fertil. Steril. —
1996.- № 65(6).- P. 1093-1099.
15. Brumsted J. et al.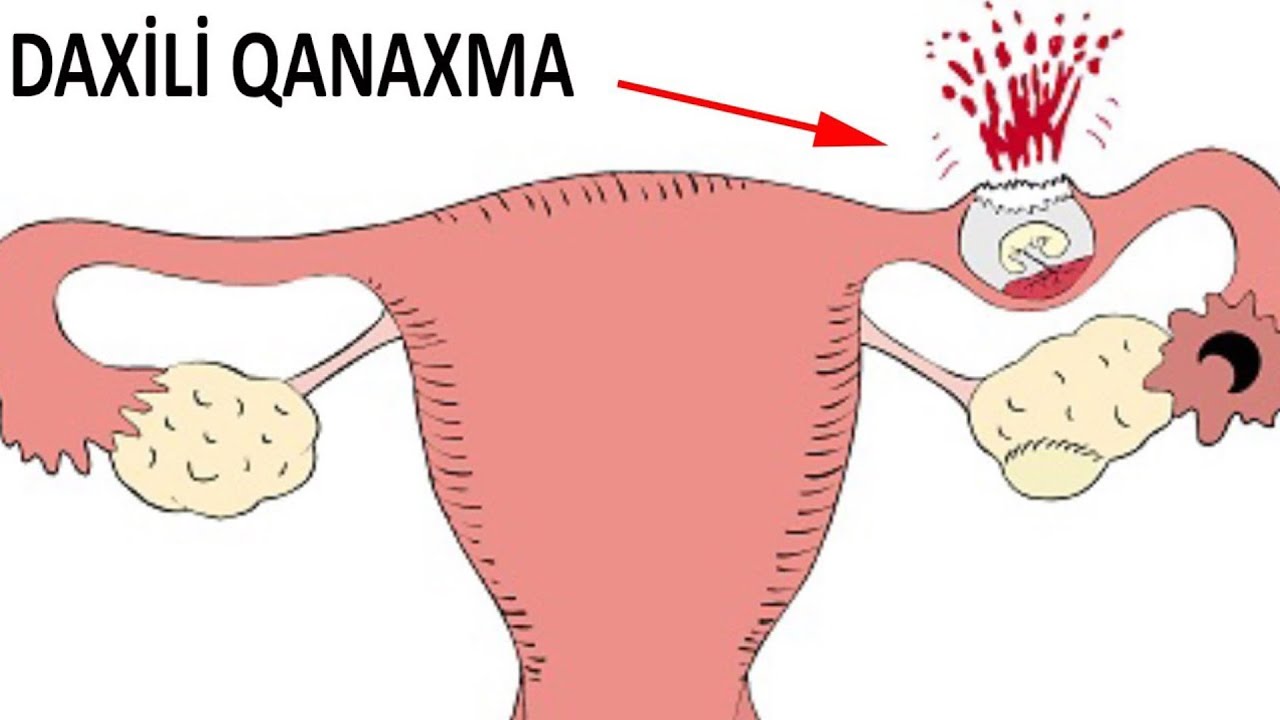 A comparison of laparoscopy and laparotomy for the treatment of ectopic pregnancy. ObstetGynecol.- 1988. — № 71. — P. 889-892.
A comparison of laparoscopy and laparotomy for the treatment of ectopic pregnancy. ObstetGynecol.- 1988. — № 71. — P. 889-892.
16. Centers for Disease Control and Prevention: Ectopic pregnancy-United States, 1990-1992. JAMA, 1995.- № 273(7).- 533 P.
17. Clausen I. Conservative versus radical surgery for tubal pregnancy. A review. Acta Obstet. Gynecol. Scand.- 1996.-№ 75(1).- P. 8-12.
18. Cosin J.A. et al. The use of methotrexate and arterial embolization to avoid surgery in a case of cervical pregnancy. Fertil. Steril.- 1997 № 67(6).- P. 1169-1171.
19. Coste J. et al. Risk factors for ectopic pregnancy: a case-control study in France, with special focus on infectious factors. Am. J. Epidemiol.- 1991.- № 133.- P.839-849.
20. Dubuisson J.B. et al. Salpingectomy — the laparoscopic surgical choice for ectopic pregnancy. Hum. Reprod.- 1996. — № 11(6).- P.1199-1203.
Dubuisson J.B. et al. Salpingectomy — the laparoscopic surgical choice for ectopic pregnancy. Hum. Reprod.- 1996. — № 11(6).- P.1199-1203.
21. Feichtinger W., Kemeter P. Treatment ofunruptured ectopic pregnancy by needling of sac and injection of methotrexate or PGE2 under transvaginal sonography control. Arch. Gynecol. Obstet. — 1989. — № 246.- P. 85-89.
22. Fernandez H. et al. Methotrexate treatment of ectopic pregnancy: 100 cases treated by primary transvaginal injection under sonographic control. Fertil. Steril.- 1993.-№ 59.- P. 773-777.
23. Fernandez H. et al. Ultrasound-guided injection of methotrexate versus laparoscopic salpingotomy in ectopic pregnancy. Fertil. Steril. — 1995. — № 63.- P. 25-29.
24. Foulot H. et al. Failure of laparoscopic treatment for peritoneal trophoblastic implants. Hum. Reprod.- 1994.-№ 9.- P. 92-93.
Hum. Reprod.- 1994.-№ 9.- P. 92-93.
25. Gracia C.R., Brown H.A., Barnhart K.T. Prophylactic methotrexate after linear salpingostomy: a decision analysis. Fertil. and Steril.- 2001.- № 76(6).- P. 1191-1195.
26. Graczykowski J.W., Mishell D.R.J. Methotrexate prophylaxis for persistent ectopic pregnancy after conservative treatment by salpingostomy. Obstet. Gynecol.-
1997.- №89(1).- P. 118-122.
27. Kaplan B.C., Dart R.G., Moskos M. Ectopic pregnancy: prospective study with improved diagnostic accuracy. Ann. Emerg. Med.- 1996.- № 28(1).- P. 10-17.
28. Kojima E. et al. The treatment ofunruptured tubal pregnancy with intratubal methotrexate injection under laparoscopic control. Obstet. Gynecol. — 1990.- № 75.- P. 723-725.
29. Lesny P. et al. Transcervical embryo transfer as a risk factor for ectopic pregnancy. Fertil. Steril. — 1999. — №72. — P. 305-309.
Lesny P. et al. Transcervical embryo transfer as a risk factor for ectopic pregnancy. Fertil. Steril. — 1999. — №72. — P. 305-309.
30. Lundorff P. et al. Adhesion formation after laparoscopic surgery in tubal pregnancy: a randomized trial versus laparotomy. Fertil. Steril.- 1991.- № 55.- P. 911-915.
31. Lundorff P. et al. Persistent trofoblast after conservative treatment of tubal pregnancy: prediction and detection. Obstet. Gynecol. — 1991.- № 77.- P. 129-133.
32. Martin J.N. et al. Abdominal pregnancy: current concepts of management. Obstet. Gynecol. — 1988.- № 71.- P. 549557.
33. Martin J.N. et al. Angiographic arterial embolization and computed tomography — directed drainage for the management of hemorrhage and infection with abdominal pregnancy. Obstet. Gynecol. — 1990. — № 76.- P. 941-945.
— № 76.- P. 941-945.
34. Mateer J.R. et al. Outcome analysis of a protocol including bedside endovaginal sonography in patients at risk for ectopic pregnancy. Ann. Emerg. Med.- 1996.- № 27(3).-P. 283-289.
3 5. Menard A. et al. Treatment of unruptured tubal pregnancy by local injection of methotrexate under transvaginal sonographic control. Fertil. Steril.- 1990.- № 54.- P. 47-
50.
36. Murphy A.A. et al. Operative laparoscopy versus laparotomy
for the management of ectopic pregnancy: a prospective trial. Fertil. Steril.- 1992.- № 57.- P. 1180-1185.
37. Nieuwkerk P.T. et al. Systemic methotrexate therapy versus laparoscopic salpingostomy in tubal pregnancy. Part II. Patient preferences for systemic methotrexate. Fertil. Steril.-
Fertil. Steril.-
1998.- № 70(3).- P. 518-522.
38. Oelsner G. et al. A new approach for the treatment of interstitial pregnancy. Fertil. Steril.- 1993.- № 59.- P. 924925.
39. Oyer R. et al. Treatment of cervical pregnancy with methotrexate. Obstet. Gynecol. — 1988.- № 71.- P. 469-
471.
40. Parker J., Bisits A. Laparoscopic surgical treatment of ectopic pregnancy: salpingectomy or salpingostomy? Aust N Z J. Obstet. Gynaecol.- 1997.- № 37(1).- P. 115-117.
41. Pasic R., Wolfe W.M. Laparoscopic diagnosis and treatment of interstitial ectopic pregnancy: a case report. Am. J. Obstet. Gynecol.- 1990.- № 163.- P. 587-588.
42. Rustin G.J.S. et al. No increase in second tumors after cytotoxic chemotherapy for gestational trophoblastic tumors. N. Engl. J. Med.- 1983.- № 308.- P. 473-476.
Rustin G.J.S. et al. No increase in second tumors after cytotoxic chemotherapy for gestational trophoblastic tumors. N. Engl. J. Med.- 1983.- № 308.- P. 473-476.
43. Saraiya M., Berg C.J., Kendrick J.S. Cigarette smoking as a risk factor for ectopic pregnancy. Am. J. Obstet. Gynecol.-
1998.- № 178(3).- P. 493-498.
44. Seifer D.B. et al. Comparison ofpersistent ectopic pregnancy after laparoscopic salpingostomy versus salpingostomy at laparotomy for ectopic pregnancy. Obstet. Gynecol. — 1993.-№ 81.- P. 378-382.
45. Shalev E. et al. Limited role for intratubal methotrexate treatment of ectopic pregnancy. Fertil. Steril.- 1995.- № 63.- P. 20-24.
46. Silva P.D., Schaper A.M., Rooney B. Reproductive outcome after 143 laparoscopic procedures for ectopic pregnancy. Obstet. Gynecol.- 1993.- № 81.- P. 710-715.
Obstet. Gynecol.- 1993.- № 81.- P. 710-715.
47. Stovall T.G. et al. Successful nonsurgical treatment of cervical pregnancy with methotrexate. Fertil. Steril.- 1988.-№ 50.- P. 672-674.
48. Stovall T.G., Ling F.W., Gray L.A. Single-dose methotrexate for treatment of ectopic pregnancy. Obstet. Gynecol.- 1991.-№ 77.- P. 754-757.
49. Strovall T.G., Ling F.W. Single-dose methotrexate: an expanded clinical trial. Am. J. Obstet. Gynecol.- 1993.- № 170.- P. 1840-1841.
50. Strovall T.G., Ling F.W., Buster J.E. Outpatient chemotherapy of unruptured ectopic pregnancy. Fertil. Steril.- 1989.- № 51.- P. 435-438.
51. Strovall T.G., Ling F.W., Buster J.E. Reproductive performance after methotrexate treatment of ectopic pregnancy. Am. J.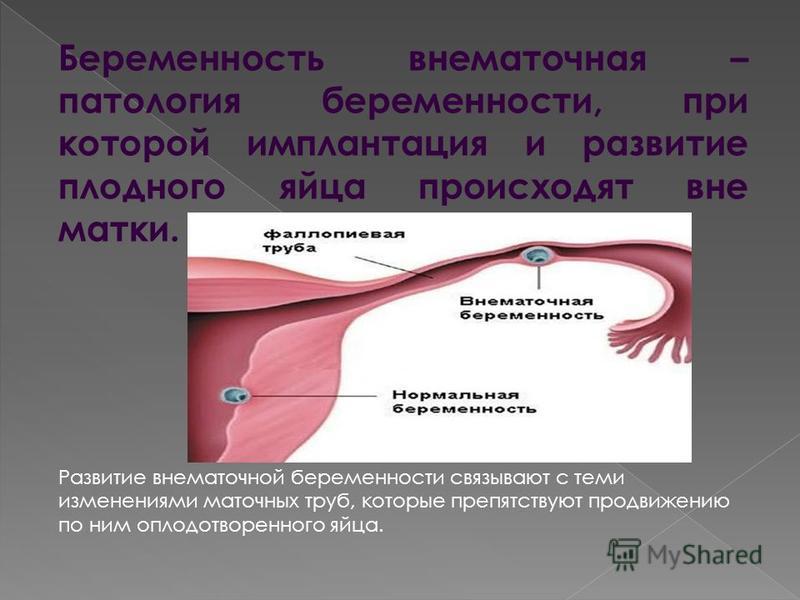 Obstet. Gynecol.- 1990.- № 162.- P. 1620-1624.
Obstet. Gynecol.- 1990.- № 162.- P. 1620-1624.
52. Tulandi T. et al. Transvaginal intratubal methotrexate treatment of ectopic pregnancy. Fertil. Steril.- 1992.- № 58.- P. 98-100.
53. US Department of Health and Human Services, Public Health Services: National Center for Health Statistics: Advanced report of final mortality statistics, 1992. Washington, DC., 1994.- 574 P.
54. Vermesh M. et al. Management of unruptured ectopic gestation by linear salpingostomy: a prospective, randomized clinical trial of laparoscopy versus laparotomy. Obstet.Gynecol.- 1989.- № 73.- P. 400-404.
55. Yao M., Tulandi T. Current status of surgical and nonsurgical management of ectopic pregnancy. Fertil. Steril. — 1997.-№ 67(3).- P. 421-433.
Поступила 05. 04.2004 г. Принята в печать 25.06.2004 г.
04.2004 г. Принята в печать 25.06.2004 г.
Внематочная беременность, лечение внематочной беременности
Внематочная (эктопическая) беременность – это одно из наиболее грозных и опасных для жизни заболеваний женщин репродуктивного возраста. При внематочной беременности плодное яйцо имплантируется и начинает развиваться не в матке. Чаще всего при внематочной беременности плодное яйцо располагается в маточной трубе, однако, хоть и крайне редко, встречаются брюшная, яичниковая, и шеечная формы эктопической беременности.
В большинстве случаев предрасполагающими факторами к возникновению внематочной беременности являются перенесенные ранее операции на органах брюшной полости, воспалительные заболевания матки и придатков, спайки брюшной полости, ЭКО и выполненные реконструктивные операции на маточных трубах, однако иногда данное заболевание может возникнуть и у абсолютно здоровых женщин. Внематочная беременность это всегда экстренная, опасная для жизни ситуация, даже подозрение на данное заболевание является показание к незамедлительной госпитализации.
Внематочную беременность не лечат и не наблюдают дома или амбулаторно. Эктопическую беременность невозможно сохранить и выносить, рано или поздно происходит прерывание беременности с последующим кровотечением. Очень часто на малых сроках прогрессирующая внематочная беременность не чем себя не проявляет и протекает как обычная беременность.
Диагностика прогрессирующей эктопической беременности схожа с диагностикой маточной беременности на малых сроках. Она включает в себя беседу с пациенткой, выяснение сроков последней нормальной менструации, гинекологический осмотр, выполнение экспресс теста на беременность, УЗИ органов малого таза, исследование уровня хорионического гонадотропина в сыворотке крови (В-Хгч), и др. При выполнении диагностического алгоритма профессиональный врач всегда заподозрит наличие не нормальной беременности и предложит госпитализацию.
Симптомами прервавшейся внематочной беременности чаще всего являются боли в животе, нетипичные ациклические кровяные выделения из половых путей при нарушении менструального цикла, длительная задержка ожидаемой менструации, а также в тяжелых случаях появление резких болей в нижних отделах живота с потерей сознания.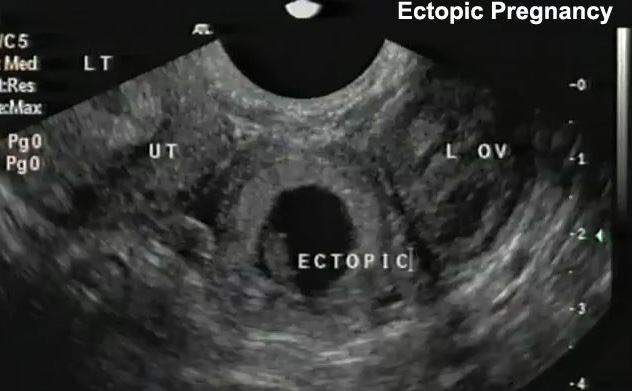
В 29 Городской клинической больнице круглосуточно осуществляются все необходимы исследования и манипуляции для диагностики эктопической беременности. Врачи нашей клиники имеют колоссальный опыт лечения данной патологии и выполняют весь спектр операций при внематочной беременности. Абсолютное большинство оперативных вмешательств выполняется лапароскопически, при возможности с сохранением маточных труб (milking, туботомия). После проведенных эндоскопических операций отсутствуют грубые рубцы и сроки госпитализации редко превышают 3-4 дня.
Эктопическая (внематочная) беременность
Наличие вагинального кровотечения, сукровичных скудных выделений отличных от сроков и количества обычной менструации и/или боли в животе возможно свидетельствует о потере беременности (маточной или внематочной) на ранних сроках.
Беременность с неясной жизнеспособностью эмбриона может быть обнаружена случайно во время рутинного или пренатального ультразвукового исследования.
Для постановки правильного клинического диагноза прежде всего важно исключить внематочную беременность, гестационную трофобластическую болезнь и самопроизвольный аборт. При оценке маточной беременности, дифференциальный диагноз проводится между нормально развивающейся беременностью, самопроизвольным абортом (полным или неполным) или внематочной беременностью.
Жизнеспособность и расположение беременности должны быть определены одномоментно во время визита беременной женщины с симптомами кровотечения и боли.
Самый полезный единственный тест для дифференцирования маточной беременности от внематочной ─ это ультразвуковое исследование в сочетании с анализом крови β-чХГ.
Первоначальный диагностический тест у женщин с подозрением на эктопическую беременность ─ измерение в сыворотке уровня β-чХГ. Отрицательный тест исключает наличие беременности, включая внематочную беременность. Выявление маточной беременности при трансвагинальном УЗИ в большинстве случаев исключает внематочную беременность, потому что так называемая «гетеротопическая» беременность (сосуществование маточной и внематочной беременности) при спонтанной беременности встречается крайне редко ─ только в 1:7000-1:30 000 случаев. Однако риск возможной гетеротопической беременности повышается при использовании вспомогательных репродуктивных технологий, когда ее частота может достигать 1%.
Однако риск возможной гетеротопической беременности повышается при использовании вспомогательных репродуктивных технологий, когда ее частота может достигать 1%.
Количественный уровень β-чХГ в сыворотке матери и УЗИ с высоким разрешением дополняют друг друга. Уровень β-чХГ при внематочной беременности может быть выше или ниже дискриминационного уровня. Нарушение внематочной беременности может произойти при любом уровне β-чХГ. Для постановки диагноза внематочной беременности требуется динамика или срочная госпитализация.
Внематочная беременность – что это, опасно ли это для женщины и как избежать этого
Матка – это мышечный орган у женщины, который выполняет функцию плодовместилища, т.е. предназначен для вынашивания беременности и рождения ребенка. Любая оплодотворенная и начавшая делиться яйцеклетка (зигота), имплантация (прикрепление) которой наступает за пределами матки, называется внематочной беременностью.
Внема́точная бере́менность – это серьёзное осложнение беременности. Она опасна для здоровья матери из-за высокого риска развития внутрибрюшного кровотечения. Внематочную беременность относят к состояниям, требующим неотложной медицинской помощи, так как без лечения она может привести к смертельному исходу.
Причиной внематочной беременности часто служат хронические воспалительные заболевания малого таза, эндометриоз, аномалия строения маточных труб, а также в последнее время внематочная беременность может возникать как осложнение вспомогательных репродуктивных технологий. Риск возникновения данной патологии равняется 2% в популяции.
Классифицируют внематочную беременность по месту ее прикрепления. Так различают трубную беременность – 98% всех внематочных беременностей, яичниковую беременность 1%, абдоминальную или брюшную 1%.
Существует три ступени в определении беременности раннего срока:
- Так при задержке очередной менструации на 3-4 дня мы можем диагностировать так называемую биохимическую беременность (по данным теста ХГЧ крови), когда размер будущего плодного яйца настолько мал, что визуализировать его невозможно ни каким методом
- Далее через 10-12 дней задержки и ХГЧ 1200-1500 ЕД/мл мы можем визуализировать плодное яйцо в полости матки при помощи современных УЗИ аппаратов (которые есть в клинике клинике Медси Санкт-Петербург).
 При отсутствии плодного яйца в полости матки специалист назначит Вам повторный прием через 2-3 дня с контрольным выполнением УЗИ и тестом крови на ХГЧ – при росте ХГЧ и отсутствии плодного яйца в полости матки врач своевременно заподозрит наличие внематочной беременности, и примет необходимые меры по предотвращению осложнений
При отсутствии плодного яйца в полости матки специалист назначит Вам повторный прием через 2-3 дня с контрольным выполнением УЗИ и тестом крови на ХГЧ – при росте ХГЧ и отсутствии плодного яйца в полости матки врач своевременно заподозрит наличие внематочной беременности, и примет необходимые меры по предотвращению осложнений - Третий важный момент – это появление сердцебиений эмбриона (это происходит через 18-20 дней задержки очередной менструации)
При отсутствии столь пристального внимания за развитием беременности при беременности раннего срока пациентку должны насторожить такие симптомы как:
- Боль: она может быть ноющей, схваткообразной или режущей. Возникает боль внизу живота на одной стороне, а при излитии крови в брюшную полость может отдавать в задний проход, подложечную область и плечи. Мочеиспускание и опорожнение кишечника также могут быть болезненными
- Кровотечение: несмотря на то, что при внематочной беременности кровотечение из поврежденных сосудов происходит в брюшную полость, часто при этом возникает и маточное кровотечение в связи с падением уровня прогестерона.
 Кровотечение может напоминать менструацию, но в большинстве случаев кровянистые выделения бывают скудными и продолжаются длительно. Обильное маточное кровотечение встречается крайне редко
Кровотечение может напоминать менструацию, но в большинстве случаев кровянистые выделения бывают скудными и продолжаются длительно. Обильное маточное кровотечение встречается крайне редко
Оба эти симптома являются показанием для обращения за неотложной помощью, вызова бригады скорой помощи (которая есть в клинике Медси Санкт-Петербург) и при необходимости госпитализации с обследованием и лечением.
Лечение внематочной беременности только хирургическое. К нему прибегают при установленном диагнозе при неосложненной внематочной беременности без кровотечения (в случаях своевременной диагностики) или при наличии клинических проявлений и продолжающемся кровотечении.
В клинике Медси Санкт-Петербург 99% операций выполняемых при внематочной беременности выполняются лапароскопическим доступом. При развитии беременности в маточной трубе производят ее удаление вместе с плодным яйцом.
С целью оказания неотложной помощи в клинике есть все необходимое: это и лаборатория, обеспечивающая быструю диагностику и сверхсовременные лапароскопические операционные со специально обученным персоналом, и реанимация в случае массивной кровопотери, а так же комфортный стационар с одноместными палатами и палатами класса люкс. Клиника Медси Санкт-Петербург работает 24 часа в сутки, 7 дней в неделю – мы готовы Вам помочь.
Клиника Медси Санкт-Петербург работает 24 часа в сутки, 7 дней в неделю – мы готовы Вам помочь.
Внематочная беременность. Классификация, диагностика и лечение трубной беременности (обзор литературы)
Библиографическое описание:
Аванесянц, А. С. Внематочная беременность. Классификация, диагностика и лечение трубной беременности (обзор литературы) / А. С. Аванесянц, К. В. Гетажеев, И. А. Тебиев. — Текст : непосредственный // Молодой ученый. — 2019. — № 4 (242). — С. 101-102. — URL: https://moluch.ru/archive/242/56051/ (дата обращения: 12.02.2021).
Внематочная беременность встречается в 1,5–2,0 % случаев всех беременностей. В России в 2015 году смертность от ВБ составила 3,6 %. Данная патология — одна из частых акушерско-гинекологических заболеваний, которое часто приводит к нарушению репродуктивной функции, иногда к инвалидизации беременной женщины. Во всем мире отмечается тенденция к росту внематочной беременности, что скорее всего связано с увеличением частоты половых инфекций, увеличением числа абортов. В связи с развитием современных методов, диагностика ВБ не вызывает затруднений. В случае несвоевременной диагностики и без адекватного лечения внематочная беременность может представлять угрозу для жизни женщины. Кроме того, последствием ВБ может быть бесплодие. По статистике у каждой четвертой пациентки развивается повторная ВБ, у каждой пятой-шестой возникает спаечный процесс в малом тазу, а у 75 % женщин после оперативного лечения отмечается вторичное бесплодие.
Во всем мире отмечается тенденция к росту внематочной беременности, что скорее всего связано с увеличением частоты половых инфекций, увеличением числа абортов. В связи с развитием современных методов, диагностика ВБ не вызывает затруднений. В случае несвоевременной диагностики и без адекватного лечения внематочная беременность может представлять угрозу для жизни женщины. Кроме того, последствием ВБ может быть бесплодие. По статистике у каждой четвертой пациентки развивается повторная ВБ, у каждой пятой-шестой возникает спаечный процесс в малом тазу, а у 75 % женщин после оперативного лечения отмечается вторичное бесплодие.
Внематочная (эктопическая) беременность (ВБ) — имплантация плодного яйца вне полости матки.
Анатомическая классификация внематочной беременности: 1. трубная (интерстициальная, истмическая, ампулярная, фимбриальная) — 98–99 %; 2. яичниковая — 0,1–0,7 %; 3. шееченая — 0,1–0,3 %; 4. гетеротопическая беременность; 5. беременность в рубце после кесарева сечения.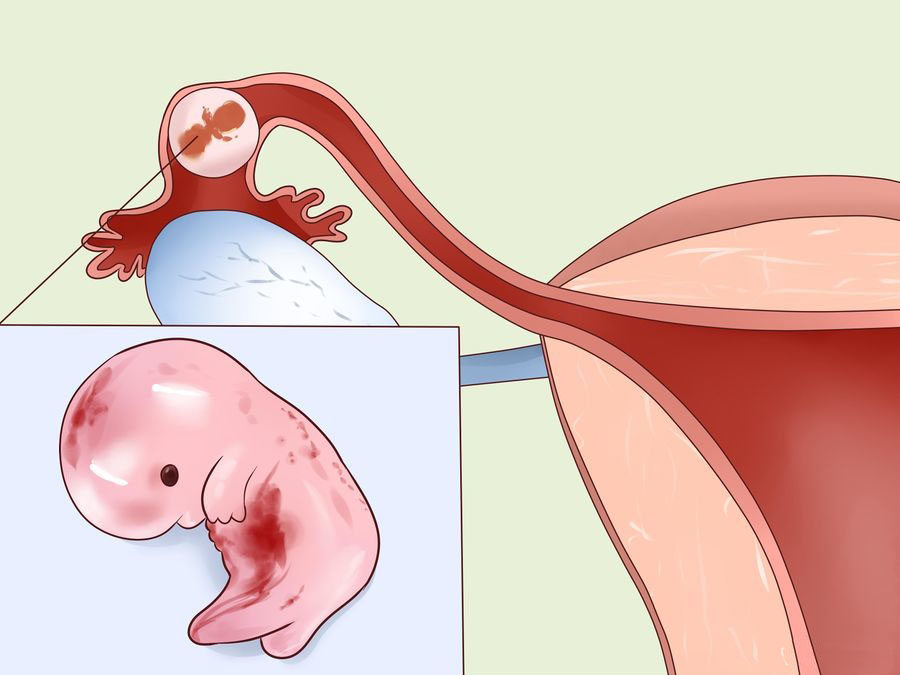
Клиническая классификация выделяет формы ВБ по течению — прогрессирующая и нарушенная, и по наличию осложнений — осложненная и неосложненная.
К факторам риска развития внематочной беременности относятся: 1. операции на маточных трубах; 2. эктопическая беременность в анамнезе; 3. использование внутриматочной контрацепции; 4. воспалительные заболевания малого таза; 5. эндометриоз; 6. аномалии развития маточных труб; 7. спайки в полости малого таза; 8. бесплодие более 2 лет; 9. возраст матери старше 40 лет; 10. курение
Патогенез трубной беременности. Плодное яйцо имплантируется в слизистую оболочку маточной трубы, вместе с тем в матке происходят изменения, которые характерны для нормальной беременности ранних сроков — размягчение шейки матки и перешейка, небольшое увеличение размеров тела матки. Дальнейшее развитие хориона и врастание в стенку маточной трубы приводит к кровотечению. Кровь, попадая полость матки, расслаивает ее стенку. В связи с отсутствием в маточной трубе необходимых условий для дальнейшего развития плодного яйца, беременность прерывается, происходит разрыв маточной трубы, либо изгнание его в свободную брюшную полость.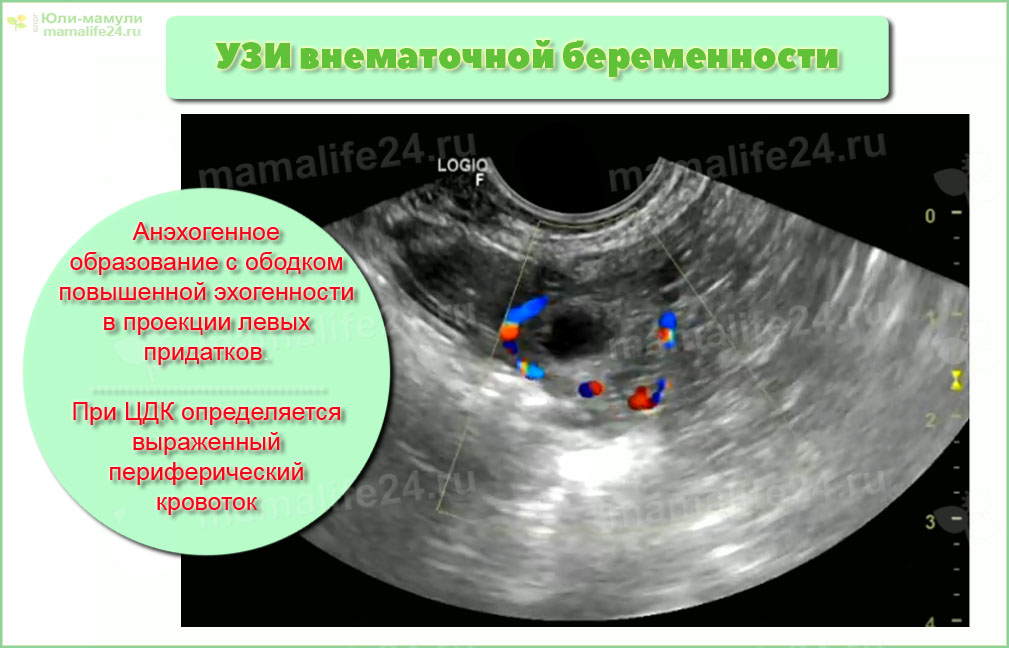
Диагностика трубной беременности проводится на основании анамнеза, клинической картины, лабораторных и инструментальных методов исследования. К основным проявления трубной беременности относятся клиника “острого живота”, боли внизу живота и нарушение менструального цикла. Среди инструментальных методов наиболее информативными являются УЗИ органов малого таза и трасвагинальное УЗИ. На УЗИ — отсутствие плодного яйца в полости матки, увеличение придатков матки или скопление жидкости позади матки. Лабораторно определяют уровень β-ХГЧ.
Лечение внематочной беременности заключается в остановке внутрибрюшного кровотечения оперативным путем, восстановлении нарушенных гемодинамических показателей и при необходимости репродуктивной функции. Эффективность лечения зависит от постановки диагноза ВБ на малых сроках, предпочтение использования лапароскопического доступа по сравнению с лапаротомией.
Показания к консервативному лечению: 1. гемодинамическая стабильность; 2.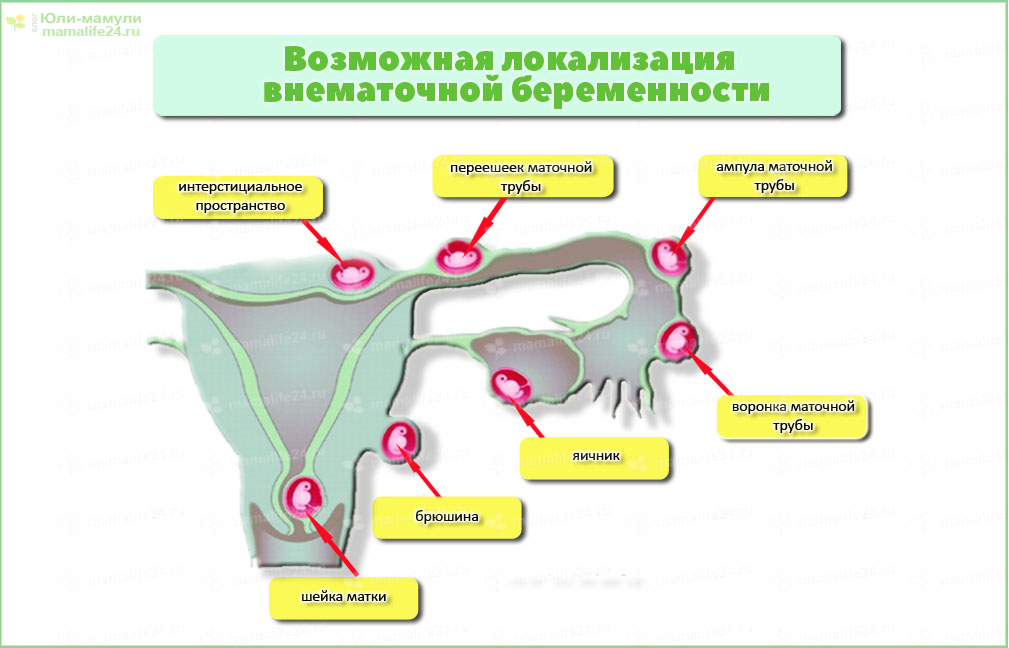 низкий уровень β-ХГЧ менее 1500–5000 МЕ/л; 3. отсутствие сердечной деятельности у эмбриона на УЗИ; 4. готовность пациентки к последующему наблюдению; 5. отсутствие противопоказаний к метотрексату.
низкий уровень β-ХГЧ менее 1500–5000 МЕ/л; 3. отсутствие сердечной деятельности у эмбриона на УЗИ; 4. готовность пациентки к последующему наблюдению; 5. отсутствие противопоказаний к метотрексату.
Тактика лечения: назначение метотрексата в дозе 50 мг/м2 внутримышечно. Затем если в течении 4–7 дней уровень β-ХГЧ уменьшается на 15 % и менее, то повторно назначают метотрексат в той же дозировке. А если в течении 4–7 дней уровень β-ХГЧ уменьшается на 15 % и более, то повторяют исследование β-ХГЧ 1 раз в неделю до достижения уровня менее 15 МЕ/л.
Хирургическое лечение — основной метод лечения при нарушенной форме ВБ. Предпочтение отдается лапароскопическому доступу, так как этот доступ обладает неоспоримыми преимуществами перед лапаротомией: меньшая травматизация, меньшая продолжительность операции, меньшая частота осложнений, возможность сохранения органосохраняющих принципов, ранняя физическая активизация и социальная реабилитация.
Наиболее часто при трубной беременности производят тубэктомию (удаление маточной трубы). При наличии соответствующих условий, в некоторых случаях для сохранения репродуктивной функции выполняют органосохраняющие операции: 1. туботомию — разрез маточной трубы в месте расположения плодного яйца с последующим его удалением; 2. выдавливание плодного яйца «milking» (при локализации плодного яйца в фимбриальном отделе). Следует отметить, что органосохраняющие операции — риск повторной эктопической беременности. При локализации плодного яйца в интерстициальном отделе маточной трубы, при невозможности выполнения органосохраняющей операции, выполняется тубэктомия с иссечением угла матки.
При наличии соответствующих условий, в некоторых случаях для сохранения репродуктивной функции выполняют органосохраняющие операции: 1. туботомию — разрез маточной трубы в месте расположения плодного яйца с последующим его удалением; 2. выдавливание плодного яйца «milking» (при локализации плодного яйца в фимбриальном отделе). Следует отметить, что органосохраняющие операции — риск повторной эктопической беременности. При локализации плодного яйца в интерстициальном отделе маточной трубы, при невозможности выполнения органосохраняющей операции, выполняется тубэктомия с иссечением угла матки.
При тяжелом состоянии пациентки, обусловленном большой внутрибрюшной кровопотерей, необходимо ранее восполнение ОЦК. До остановки кровотечения назначение препаратов, которые повышают артериальное давление, противопоказано, т. к. большая вероятность усиления внутрибрюшного кровотечения.
Большинство авторов сходятся во мнении, что консервативное лечение эктопической беременности является перспективным в настоящее время, но в современной практической гинекологии приоритет отдается хирургическому методу лечения внематочной беременности.
Литература:
- Савельева Г. М., Фёдорова И. В. Лапароскопия в гинекологии. — М.: ГЭОТАР Медицина. — 2000. — 328 с.
- Давыдов А. И. Возможности трансвагинальной эхографии в диагностике заболеваний внутренних половых органов: Дис. канд. мед. наук. — М. — 1989
- Стрижаков А. Н., Давыдов А. И., Шахламова М. Н., Белоцерковцева Л. Д. Внематочная беременность. — М.: Медицина. — 1998. — С. 9–102.
Основные термины (генерируются автоматически): плодное яйцо, внематочная беременность, маточная труба, трубная беременность, малый таз, полость матки, репродуктивная функция, внутрибрюшное кровотечение, консервативное лечение, эктопическая беременность.
Внематочная беременность: симптомы, причины и лечение
Внематочная беременность небезопасна для матери. Кроме того, эмбрион не сможет развиться до срока. Необходимо как можно скорее удалить эмбрион для здоровья матери и сохранения фертильности в долгосрочной перспективе. Варианты лечения варьируются в зависимости от локализации внематочной беременности и ее развития.
Варианты лечения варьируются в зависимости от локализации внематочной беременности и ее развития.
Лекарства
Ваш врач может решить, что немедленные осложнения маловероятны. В этом случае ваш врач может назначить несколько лекарств, которые могут предотвратить разрушение внематочной массы.Согласно AAFP, одним из распространенных лекарств от этого является метотрексат (ревматрекс).
Метотрексат — это лекарство, останавливающее рост быстро делящихся клеток, таких как клетки эктопической массы. Если вы примете это лекарство, ваш врач сделает вам инъекцию. Вам также следует регулярно сдавать анализы крови, чтобы убедиться в эффективности препарата. Когда лекарство будет эффективным, оно вызовет симптомы, похожие на симптомы выкидыша. К ним относятся:
- спазмы
- кровотечение
- прохождение ткани
Дальнейшее хирургическое вмешательство после этого редко требуется.Метотрексат не несет такого же риска повреждения маточной трубы, как хирургия. Однако после приема этого лекарства вы не сможете забеременеть в течение нескольких месяцев.
Однако после приема этого лекарства вы не сможете забеременеть в течение нескольких месяцев.
Хирургия
Многие хирурги предлагают удалить эмбрион и исправить любые внутренние повреждения. Эта процедура называется лапаротомией. Ваш врач вставит небольшую камеру через небольшой разрез, чтобы он мог видеть свою работу. Затем хирург удаляет эмбрион и восстанавливает любые повреждения маточной трубы.
Если операция не увенчалась успехом, хирург может повторить лапаротомию, на этот раз через больший разрез. Вашему врачу также может потребоваться удалить маточную трубу во время операции, если она повреждена.
Уход на дому
Ваш врач даст вам конкретные инструкции относительно ухода за вашими разрезами после операции. Основная цель — поддерживать чистоту и сухость разрезов во время заживления. Ежедневно проверяйте их на наличие признаков инфекции, которые могут включать:
- кровотечение, которое не останавливается
- чрезмерное кровотечение
- выделения с неприятным запахом из участка
- горячие на ощупь
- покраснение
- опухоль
Вы можете после операции следует ожидать легкого вагинального кровотечения и небольших сгустков крови. Это может произойти в течение шести недель после процедуры. Другие меры по уходу за собой, которые вы можете предпринять, включают:
Это может произойти в течение шести недель после процедуры. Другие меры по уходу за собой, которые вы можете предпринять, включают:
- не поднимайте ничего тяжелее 10 фунтов
- пейте много жидкости, чтобы предотвратить запор
- тазовый отдых, что означает воздержание от половых сношений, использования тампонов и спринцеваний
- как можно больше отдыхайте в первую неделю после операции, а затем увеличивайте активность в следующие недели, насколько это возможно.
Всегда сообщайте своему врачу, если ваша боль усиливается или вы чувствуете что-то необычное.
Внематочная беременность | ACOG
Вспомогательные репродуктивные технологии: Группа методов лечения бесплодия, при которых яйцеклетка оплодотворяется спермой вне тела; затем оплодотворенная яйцеклетка переносится в матку.
Эндометриоз: Состояние, при котором ткань, выстилающая матку, обнаруживается за пределами матки, обычно на яичниках, маточных трубах и других структурах таза.
Фаллопиева трубка: Трубка, по которой яйцеклетка перемещается из яичника в матку.
Общая анестезия: Применение препаратов, вызывающих сонливое состояние, для предотвращения боли во время операции.
Гормон: Вещество, вырабатываемое в организме клетками или органами, которое контролирует функцию клеток или органов.
Экстракорпоральное оплодотворение (ЭКО): Процедура, при которой яйцеклетка извлекается из яичника женщины, оплодотворяется в лаборатории спермой мужчины, а затем переносится в матку женщины для достижения беременности.
Лапароскопия: Хирургическая процедура, при которой лапароскоп вводится в полость таза через небольшой разрез.Лапароскоп используется для просмотра органов малого таза. С ним можно использовать другие инструменты для проведения хирургических операций.
Акушер-гинеколог (акушер-гинеколог): Врач со специальными навыками, подготовкой и образованием в области женского здоровья.
Воспалительное заболевание тазовых органов: Инфекция матки, фаллопиевых труб и близлежащих структур таза.
Инфекции, передаваемые половым путем (ИППП): Инфекции, передающиеся половым путем, включая хламидиоз, гонорею, вирус папилломы человека (ВПЧ), герпес, сифилис и вирус иммунодефицита человека (ВИЧ, причина синдрома приобретенного иммунодефицита [СПИД]).
Ультразвуковое исследование: Тест, в котором звуковые волны используются для исследования внутренних структур. Во время беременности его можно использовать для обследования плода.
Матка: Мышечный орган, расположенный в тазу женщины, который содержит и питает развивающийся плод во время беременности.
Внематочная беременность — Американский семейный врач
1. Хэнкинс Г.Д., Кларк С.Л., Каннингем Ф.Г., Gilstrap LC. Внематочная беременность. В кн .: Оперативное акушерство.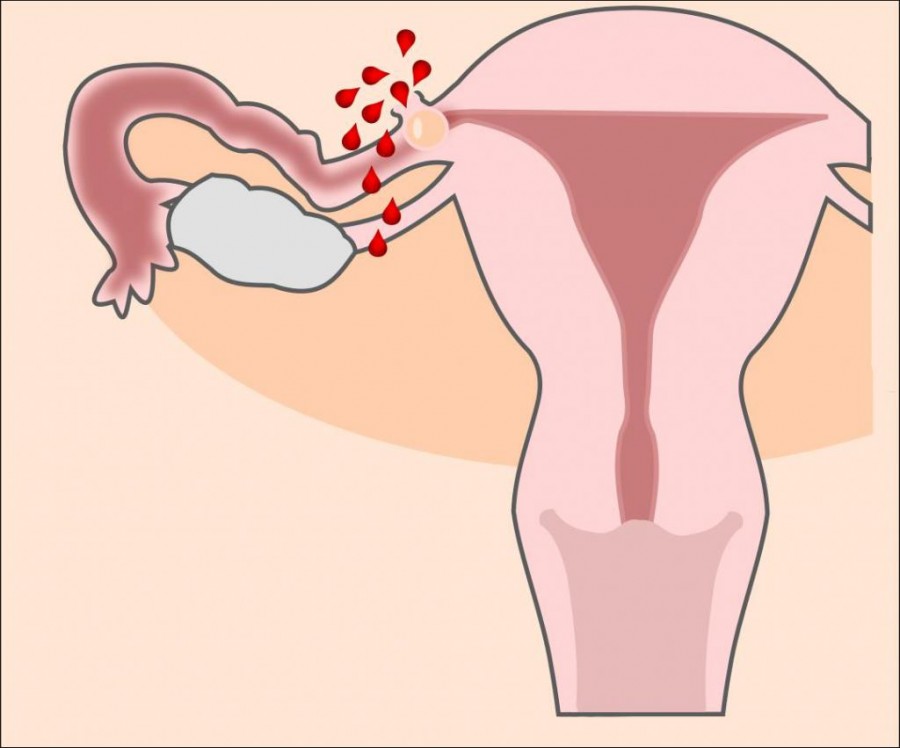 Norwalk, Conn .: Appleton & Lange, 1995: 437–56 ….
Norwalk, Conn .: Appleton & Lange, 1995: 437–56 ….
2. Внематочная беременность — США, 1990–1992 гг. MMWR Morb Mortal Wkly Rep .
1995; 44: 46–8.
3. Филипс Р.С.,
Туомала РЭ,
Фельдблюм П.Дж.,
Schachter J,
Розенберг MJ,
Аронсон MD.
Влияние курения сигарет, инфекции Chlamydia trachomatis и вагинального спринцевания на внематочную беременность. Акушерский гинеколь .
1992; 79: 85–90.
4. Эбботт Дж.,
Эмманс Л.С.,
Lowenstein SR.Внематочная беременность: десять распространенных ошибок при диагностике. Am J Emerg Med .
1990; 8: 515–22.
5. Дорфман С.Ф.
Наблюдение за внематочной беременностью. MMWR Morb Mortal Wkly Rep .
1983; 32SS0119–21.
6. Гольднер Т.Э.,
Лоусон HW,
Ся З,
Атраш HK.
Эпиднадзор за внематочной беременностью — США, 1970–1989 гг. MMWR CDC Surveill Summ .
1993. 42: 73–85.
7. Cates W,
Рольфс РТ,
Арал СО.Заболевания, передающиеся половым путем, воспалительные заболевания органов малого таза и бесплодие: обновленная эпидемиологическая информация. Эпидемиол. Ред. .
1990; 12: 199–220.
8. Франкс А.Л.,
Берал В,
Кейтс У. младший,
Hogue CJ.
Контрацепция и риск внематочной беременности. Am J Obstet Gynecol .
1990; 1634 пт 11120–3.
9. Пункт I.
Консервативное и радикальное хирургическое вмешательство при трубной беременности. Обзор. Acta Obstet Gynecol Scand .1996; 75: 8–12.
10. Писарская MD,
Карсон С.А.,
Buster JE.
Внематочная беременность. Ланцет .
1998; 351: 1115–20.
11. Практический бюллетень ACOG No. 3. Ведение трубной беременности. Руководство по клиническому ведению акушеров-гинекологов. Вашингтон, округ Колумбия: Американский колледж акушеров и гинекологов, 1998.
12. Сарайя М. ,
,
Берг CJ,
Кендрик Дж.С.,
Штраус LT,
Атраш HK,
Ан Ю.В.Курение сигарет как фактор риска внематочной беременности. Am J Obstet Gynecol .
1998. 178: 493–8.
13. Хэнкинс Г.В., Кларк С.Л., Каннингем Ф.Г., Гилстрап Л.С. Абдоминальная беременность. В кн .: Оперативное акушерство. Norwalk, Conn .: Appleton & Lange, 1995: 425–36.
14. БЦ Каплан,
Дарт РГ,
Москос М,
Кулиговская Е,
Чун Би,
Адель Хамид М,
и другие.
Внематочная беременность: проспективное исследование с повышенной точностью диагностики. Энн Эмерг Мед .
1996; 28: 10–7.
15. Лундорф П.,
Торберн Дж,
Линдблом Б.
Диагностика и лечение трубной беременности с точки зрения детерминант риска. Eur J Obstet Gynecol Reprod Biol .
1991; 40: 191–6.
16. Дараи Э.,
Властос G,
Бенифла JL,
Ситбон Д,
Хассид Дж,
Dehoux M,
и другие.
Действительно ли креатининкиназа материнской сыворотки является маркером ранней диагностики внематочной беременности? Eur J Obstet Gynecol Reprod Biol .1996. 68: 25–7.
17. Vitoratos N,
Грегориу О,
Пападиас С,
Конидарис С,
Калогироу Д,
Калампокис Д,
и другие.
Клиническое значение креатининкиназы в диагностике внематочной беременности. Гинекол Обстет Инвест .
1998. 46: 80–3.
18. Несс РБ,
Маклафлин М.Т.,
Гейне Р.П.,
Бас DC,
Мортимер Л.
Фибронектин плода как маркер для различения внематочной и внутриутробной беременности. Am J Obstet Gynecol .
1998. 179: 697–702.
19. Лонг Калифорния,
Уитворт Н.С.,
Мурти HM,
Баккет К,
Cowan BD.
Быстрый полуколичественный анализ глюкуронида прегнандиола в первом триместре позволяет прогнозировать исход беременности с той же диагностической точностью, что и серийные измерения хорионического гонадотропина человека. Am J Obstet Gynecol .
Am J Obstet Gynecol .
1994; 170: 1822–5.
20. Долина ВТ,
Mateer JR,
Айман Э.Дж.,
Тома МЭ,
Фелан МБ.Сывороточный прогестерон и эндовагинальная сонография врачами скорой помощи при оценке внематочной беременности. Acad Emerg Med .
1998. 5: 309–13.
21. МакКорд М.Л.,
Мурам Д,
Бастер Дж. Э.,
Архарт К.Л.,
Стовалл ТГ,
Carson SA.
Прогестерон в одной сыворотке для проверки на внематочную беременность: обмен специфичностью и чувствительностью для получения оптимальных результатов теста. Fertil Steril .
1996; 66: 513–6.
22.Каччиатор Б,
Стенман UH,
Илостало П.
Раннее обследование на внематочную беременность у бессимптомных женщин из группы высокого риска. Ланцет .
1994; 343: 517–8.
23. Садек А.Л.,
Schiotz HA.
Трансвагинальная сонография в ведении внематочной беременности. Acta Obstet Gynecol Scand .
1995; 74: 293–6.
24. Браффман Б.Х.,
Коулман Б.Г.,
Рамчандани П.,
Аргер PH,
Nodine CF,
Динсмор Би Джей,
и другие.Скрининг отделения неотложной помощи на внематочную беременность: проспективное исследование в США. Радиология .
1994; 190: 797–802.
25. Анкум В.М.,
Ван дер Вин Ф,
Hamerlynck JV,
Lammes FB.
Подозрение на внематочную беременность. Что делать, если уровень хорионического гонадотропина человека ниже дискриминационной зоны. J Репрод Мед .
1995; 40: 525–8.
26. Falcone T,
Маша EJ,
Гольдберг Дж. М.,
Фалькони LL,
Мохла Г,
Аттаран М.Изучение факторов риска разрыва трубной внематочной беременности. J Здоровье женщин .
1998. 7: 459–63.
27. Strohmer H,
Обрука А,
Ленер Р,
Эгартер С,
Husslein P,
Фельхтингер В.
Успешное лечение гетеротопической беременности инстилляцией гиперосмолярной глюкозы под сонографическим контролем. Fertil Steril .
Fertil Steril .
1998; 69: 149–51.
28. Анандакумар С,
Чулани М.А.,
Адайкан ПГ,
Вонг YC,
Гопал М,
Маршалл Б,
и другие.Комбинированная химиотерапия в лечении трубной беременности. Aust N Z J Obstet Gynaecol .
1995; 35: 437–40.
29. Corsan GH,
Каракан М,
Касим С,
Борер М.К.,
Выкуп MX,
Кемманн Э.
Определение гормональных параметров для успешной системной терапии однократной дозой метотрексата при внематочной беременности. Репродукция Человека .
1995; 10: 2719–22.
30. Гайениус П.Дж.,
Энгельсбель С,
Мол BW,
Ван дер Вин Ф,
Анкум WM,
Босуйт П.М.,
и другие.Рандомизированное испытание системного применения метотрексата по сравнению с лапароскопической сальпингостомией при трубной беременности. Ланцет .
1997; 350: 774–9.
31. Стовалл Т.Г.,
Ling FW.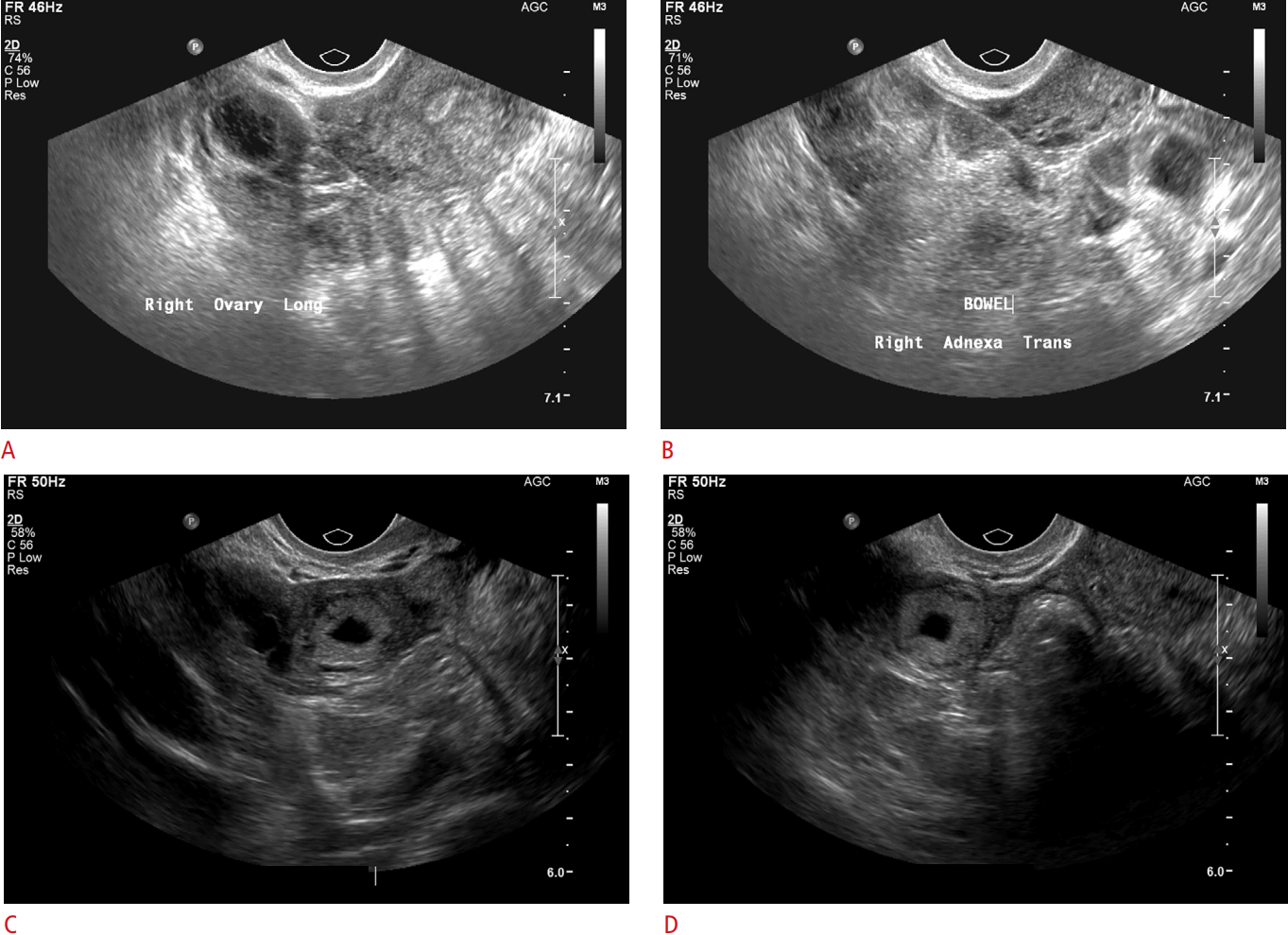
Метотрексат для однократного приема: расширенное клиническое испытание. Am J Obstet Gynecol .
1993; 168: 1759–62.
32. Паркер Дж.,
Биситс А,
Proietto AM.
Систематический обзор однократного внутримышечного введения метотрексата для лечения внематочной беременности. Aust N Z J Obstet Gynaecol .1998. 38: 145–50.
33. Корхонен Я.,
Стенман UH,
Илостало П.
Низкие дозы метотрексата перорально с выжидательной тактикой внематочной беременности. Акушерский гинеколь .
1996. 88: 775–8.
34. Светлый Д.А.,
Gaupp FB.
Гетеротопическая беременность: переоценка. J Am Board Fam Pract .
1990; 3: 125–8.
Внематочная беременность | HealthLink BC
Обзор темы
Что такое внематочная беременность?
При нормальной беременности оплодотворенная яйцеклетка попадает по маточной трубе в матку. Яйцо прикрепляется к матке и начинает расти. Но при внематочной беременности оплодотворенная яйцеклетка прикрепляется (или имплантируется) не к матке, а к другому месту, чаще всего в маточной трубе. (Вот почему это иногда называют трубной беременностью.) В редких случаях яйцеклетка имплантируется в яичник, шейку матки или живот.
Яйцо прикрепляется к матке и начинает расти. Но при внематочной беременности оплодотворенная яйцеклетка прикрепляется (или имплантируется) не к матке, а к другому месту, чаще всего в маточной трубе. (Вот почему это иногда называют трубной беременностью.) В редких случаях яйцеклетка имплантируется в яичник, шейку матки или живот.
Спасти внематочную беременность невозможно. Это не может превратиться в нормальную беременность. Если яйцеклетка продолжает расти в маточной трубе, она может повредить или разорвать трубку и вызвать сильное кровотечение, которое может быть смертельным.Если у вас внематочная беременность, вам потребуется быстрое лечение, чтобы ее остановить, прежде чем она вызовет опасные проблемы.
Что вызывает внематочную беременность?
Внематочная беременность часто возникает из-за повреждения маточных труб. Оплодотворенное яйцо может иметь проблемы с прохождением через поврежденную трубку, в результате чего яйцеклетка имплантируется и растет в трубке.
Оплодотворенное яйцо может иметь проблемы с прохождением через поврежденную трубку, в результате чего яйцеклетка имплантируется и растет в трубке.
К факторам, повышающим вероятность повреждения маточной трубы и внематочной беременности, относятся:
Некоторые виды лечения могут повысить риск внематочной беременности.К ним относятся:
Каковы симптомы?
В первые несколько недель внематочная беременность обычно вызывает те же симптомы, что и нормальная беременность, например, задержка менструального цикла, усталость, тошнота и болезненность груди.
Ключевые признаки внематочной беременности:
- Боль в области таза или живота. Сначала он может быть острым с одной стороны, а затем распространяться по животу.
 Может быть хуже, когда вы двигаетесь или напрягаетесь.
Может быть хуже, когда вы двигаетесь или напрягаетесь. - Вагинальное кровотечение.
Если вы считаете, что беременны, и у вас есть эти симптомы, немедленно обратитесь к врачу.
Как диагностируется внематочная беременность?
Анализ мочи может определить беременность. Чтобы выяснить, есть ли у вас внематочная беременность, врач, скорее всего, проведет:
- Обследование органов малого таза, чтобы проверить размер матки и выявить наросты или болезненность в животе.
- Анализ крови, проверяющий уровень гормона беременности (ХГЧ). Этот тест повторяют через 2 дня. На ранних сроках беременности уровень этого гормона удваивается каждые 2 дня.Низкий уровень указывает на проблему, например, на внематочную беременность.
- УЗИ.
 Этот тест может показать фотографии того, что у вас внутри живота. С помощью ультразвука врач обычно может увидеть беременность в матке через 6 недель после последней менструации.
Этот тест может показать фотографии того, что у вас внутри живота. С помощью ультразвука врач обычно может увидеть беременность в матке через 6 недель после последней менструации.
Как лечится?
Наиболее распространенными видами лечения являются медицина и хирургия. В большинстве случаев врач лечит внематочную беременность сразу, чтобы предотвратить нанесение вреда женщине.
Лекарство можно использовать, если беременность обнаружена на ранней стадии, до того, как трубка будет повреждена.В большинстве случаев одна или несколько инъекций лекарства под названием метотрексат положат конец беременности. Укол позволяет избежать операции, но может вызвать побочные эффекты. Вам нужно будет обратиться к врачу для последующего анализа крови, чтобы убедиться, что укол подействовал.
При беременности, срок которой превышает первые несколько недель, операция безопаснее и с большей вероятностью подействует, чем лекарства. Если возможно, операция будет лапароскопической (скажем «лап-э-э-э-э-э-э-э-э-э-э»). Этот тип операции проводится через один или несколько небольших разрезов (разрезов) на животе.Если вам требуется экстренная операция, у вас может быть более крупный разрез.
Если возможно, операция будет лапароскопической (скажем «лап-э-э-э-э-э-э-э-э-э-э»). Этот тип операции проводится через один или несколько небольших разрезов (разрезов) на животе.Если вам требуется экстренная операция, у вас может быть более крупный разрез.
Чего ожидать после внематочной беременности?
Потерять беременность всегда тяжело, независимо от того, насколько рано это произошло. Найдите время, чтобы скорбеть о своей потере, и получите необходимую поддержку, чтобы пережить это время.
Вы можете подвергнуться риску депрессии после внематочной беременности. Если у вас симптомы депрессии длятся более двух недель, обязательно сообщите об этом своему врачу, чтобы вы могли получить необходимую помощь.
После внематочной беременности часто приходится беспокоиться о своей фертильности. Наличие внематочной беременности не означает, что у вас не может быть нормальной беременности в будущем. Но это означает, что:
Наличие внематочной беременности не означает, что у вас не может быть нормальной беременности в будущем. Но это означает, что:
- У вас могут быть проблемы с беременностью.
- У вас больше шансов на повторную внематочную беременность.
Если вы снова забеременеете, убедитесь, что ваш врач знает, что у вас раньше была внематочная беременность. Регулярное обследование в первые недели беременности может выявить проблему на ранней стадии или сообщить вам, что беременность протекает нормально.
Причина
Повреждение маточных труб — частая причина внематочной беременности. Оплодотворенная яйцеклетка может попасть в поврежденный участок трубки и начать там расти. Некоторые внематочные беременности происходят без какой-либо известной причины.
Распространенные причины повреждения маточных труб, которые могут привести к внематочной беременности:
- Курение. Женщины, которые курили или курили раньше, чаще страдают внематочной беременностью. Считается, что курение нарушает способность маточных труб продвигать оплодотворенную яйцеклетку к матке.
- Воспалительное заболевание органов малого таза (ВЗОМТ), например, от хламидиоза или гонореи. ВЗОМТ может создать рубцовую ткань в маточных трубах.
- Операция на фаллопиевых трубах, часто используется для отмены перевязки маточных труб или для восстановления рубцовой или заблокированной трубы.
- Предыдущая внематочная беременность в маточной трубе.
Несмотря на то, что беременность после перевязки маточных труб или внутриматочной спирали (ВМС) наступает редко, беременность, которая действительно развивается, может иметь повышенный шанс быть внематочной.
Симптомы
Ранняя внематочная беременность часто ощущается как нормальная беременность. У женщины с внематочной беременностью могут наблюдаться общие признаки ранней беременности, такие как:
- Пропущенный менструальный цикл.
- Нежная грудь.
- Усталость.
- Тошнота.
- Учащенное мочеиспускание.
Первые признаки внематочной беременности могут включать:
- Вагинальное кровотечение, которое может быть небольшим.
- Боль в животе или в области таза, обычно через 6–8 недель после задержки менструации.
Однако по мере прогрессирования внематочной беременности могут развиваться другие симптомы, в том числе:
- Боль в животе или тазу, которые могут усиливаться при движении или напряжении.
 Сначала он может возникать резко с одной стороны, а затем распространяться по тазовой области.
Сначала он может возникать резко с одной стороны, а затем распространяться по тазовой области. - Сильное или сильное вагинальное кровотечение.
- Боль при половом акте или во время гинекологического осмотра.
- Головокружение, бред или обморок (обморок), вызванные внутренним кровотечением.
- Признаки шока.
- Боль в плече, вызванная кровотечением в брюшную полость под диафрагмой. Кровотечение раздражает диафрагму и ощущается как боль в плече.
Симптомы выкидыша часто схожи с симптомами ранней внематочной беременности. Дополнительную информацию смотрите в теме Выкидыш.
Что происходит
Обычно в начале беременности оплодотворенная яйцеклетка перемещается из маточной трубы в матку, где она имплантируется и растет. Но в небольшом количестве диагностированных беременностей оплодотворенная яйцеклетка прикрепляется к области за пределами матки, что приводит к внематочной беременности (также известной как трубная беременность или внематочная беременность).
Внематочная беременность не может поддерживать жизнь плода очень долго. Но внематочная беременность может стать достаточно большой, чтобы разорвать занимаемую ею область, вызвать сильное кровотечение и поставить под угрозу мать. женщине с признаками или симптомами внематочной беременности требуется неотложная медицинская помощь .
Внематочная беременность может развиваться по разным причинам. В большинстве случаев внематочной беременности оплодотворенная яйцеклетка имплантируется в маточную трубу.
В редких случаях:
- Яйцо прикрепляется и растет в яичнике, шейке матки или брюшной полости (вне репродуктивной системы).
- Одно или несколько яиц растут в матке, а одно или несколько растут в маточной трубе, шейке матки или брюшной полости.
 Это называется гетеротопической беременностью.
Это называется гетеротопической беременностью.
Осложнения внематочной беременности
Внематочная беременность может вызвать повреждение маточной трубы, что может затруднить беременность в будущем.
Внематочная беременность обычно выявляется достаточно рано, чтобы предотвратить смертельные осложнения, такие как сильное кровотечение. Прерванная внематочная беременность требует экстренного хирургического вмешательства, чтобы предотвратить сильное кровотечение в брюшную полость.Пораженная трубка частично или полностью удаляется. Для получения дополнительной информации см. Хирургия.
Что увеличивает ваш риск
Факторы, которые могут увеличить ваш риск внематочной беременности, включают:
Медицинские процедуры и процедуры, которые могут увеличить ваш риск внематочной беременности, включают:
- Предыдущая операция на фаллопиевых трубах для лечения бесплодия или для отмены перевязки маточных труб.

- Несостоятельность перевязки маточных труб.В редких случаях, когда беременность наступает после операции по стерилизации, существует более высокий, чем обычно, риск внематочной беременности.
- Несостоятельность противозачаточных средств, содержащих только прогестин, например, таблеток, содержащих только прогестин, или беременность, наступившая при наличии внутриматочной спирали (ВМС).
- Лечение с использованием вспомогательных репродуктивных технологий (ВРТ), например, экстракорпоральное оплодотворение (ЭКО). Это может произойти в результате попадания оплодотворенной яйцеклетки в маточную трубу после того, как она попала в матку.
- Инфекция после любых операций на матке или фаллопиевых трубах. Это может привести к образованию рубцовой ткани.
Внематочная беременность связана с использованием лекарств, которые заставляют яичники выделять несколько яйцеклеток (суперовуляция). Специалисты пока не знают, связано ли это с тем, что у многих женщин, использующих его, уже повреждены маточные трубы, или с самим лекарством.
Специалисты пока не знают, связано ли это с тем, что у многих женщин, использующих его, уже повреждены маточные трубы, или с самим лекарством.
Если вы забеременели и находитесь в группе высокого риска внематочной беременности , за вами будут внимательно наблюдать.Врачи не всегда соглашаются с тем, какие факторы риска достаточно серьезны, чтобы внимательно следить за ними. Но исследования показывают, что риск является достаточно серьезным, если у вас ранее была операция на трубах или внематочная беременность, вы подвергались воздействию DES до родов, знали о проблемах с маточными трубами или у вас была беременность с установленной внутриматочной спиралью (ВМС).
Когда вам следует позвонить своему врачу?
Если вы беременны, помните о симптомах, которые могут означать, что у вас внематочная беременность, особенно если вы находитесь в группе риска. Если у вас есть симптомы внематочной беременности или вы проходите лечение от внематочной беременности, избегайте физических нагрузок, пока ваши симптомы не будут оценены врачом.
Если у вас есть симптомы внематочной беременности или вы проходите лечение от внематочной беременности, избегайте физических нагрузок, пока ваши симптомы не будут оценены врачом.
Позвонить
911
или другие службы экстренной помощи немедленно , если:
- Вы потеряли сознание (потеряли сознание).
- У вас сильное вагинальное кровотечение.
- У вас внезапная сильная боль в животе или тазу.
Позвоните своему врачу сейчас или немедленно обратитесь за медицинской помощью, если:
- У вас головокружение или головокружение либо вы чувствуете, что можете упасть в обморок.
- У вас вагинальное кровотечение.
- У вас появились новые спазмы или новая боль в животе или тазу.

- У вас новая боль в плече.
К кому обращаться
Ваш семейный врач, терапевт или специалист по неотложной медицине могут проверить вас на наличие внематочной беременности. Вас могут направить к специалисту, например, к гинекологу.
Обследования и анализы
Большинство внематочных беременностей можно обнаружить с помощью гинекологического обследования, УЗИ и анализов крови.Если у вас есть симптомы возможной внематочной беременности, вам необходимо:
- Обследование органов малого таза, которое может выявить болезненность матки или маточных труб, меньшее увеличение матки, чем ожидается при беременности, или образование в области малого таза. .
- УЗИ органов малого таза (трансвагинальное или абдоминальное), при котором используются звуковые волны для получения изображения органов и структур в нижней части живота.
 Трансвагинальное УЗИ используется, чтобы показать, где находится беременность.Беременность в матке видна через 6 недель после последней менструации. Внематочная беременность вероятна, если в матке отсутствуют ожидаемые признаки эмбриона или плода, но уровень ХГЧ повышен или повышен.
Трансвагинальное УЗИ используется, чтобы показать, где находится беременность.Беременность в матке видна через 6 недель после последней менструации. Внематочная беременность вероятна, если в матке отсутствуют ожидаемые признаки эмбриона или плода, но уровень ХГЧ повышен или повышен. - Два или более анализа крови на уровень гормона беременности (хорионический гонадотропин человека или ХГЧ) с интервалом 48 часов. В первые недели нормальной беременности уровень ХГЧ удваивается каждые 2 дня. Низкий или медленно увеличивающийся уровень ХГЧ в крови указывает на раннюю аномальную беременность, такую как внематочная беременность или выкидыш.Если уровень ХГЧ ненормально низкий, проводится дальнейшее тестирование, чтобы найти причину.
Иногда для поиска внематочной беременности используется хирургическая процедура с использованием лапароскопии. Внематочную беременность через 5 недель обычно можно диагностировать и лечить с помощью лапароскопа. Но лапароскопия не часто используется для диагностики очень ранней внематочной беременности, потому что УЗИ и тесты крови на беременность очень точны.
Но лапароскопия не часто используется для диагностики очень ранней внематочной беременности, потому что УЗИ и тесты крови на беременность очень точны.
Контрольное обследование после лечения
В течение недели после лечения внематочной беременности несколько раз проверяют уровень ХГЧ (хорионический гонадотропин человека) в крови.Ваш врач будет искать снижение уровня ХГЧ, что является признаком того, что беременность заканчивается (уровень ХГЧ иногда повышается в течение первых нескольких дней лечения, а затем падает). В некоторых случаях тестирование на ХГЧ продолжается от нескольких недель до месяцев, пока уровень ХГЧ не упадет до низкого уровня.
Что думать о
Если вы забеременели и находитесь в группе высокого риска внематочной беременности , за вами будут внимательно наблюдать. Врачи не всегда соглашаются с тем, какие факторы риска достаточно серьезны, чтобы внимательно следить за ними.Но исследования показывают, что риск является достаточно серьезным, если у вас ранее была операция на трубах или внематочная беременность, вы подвергались воздействию DES до родов, знали о проблемах с маточными трубами или у вас была беременность с установленной внутриматочной спиралью (ВМС).
Врачи не всегда соглашаются с тем, какие факторы риска достаточно серьезны, чтобы внимательно следить за ними.Но исследования показывают, что риск является достаточно серьезным, если у вас ранее была операция на трубах или внематочная беременность, вы подвергались воздействию DES до родов, знали о проблемах с маточными трубами или у вас была беременность с установленной внутриматочной спиралью (ВМС).
Тест на беременность в моче, включая домашний тест на беременность, может точно диагностировать беременность, но не может определить, является ли это внематочной беременностью. Если анализ мочи на беременность подтверждает беременность и подозревается внематочная беременность, необходимо провести дополнительный анализ крови или УЗИ для диагностики внематочной беременности.
Обзор лечения
В большинстве случаев внематочная беременность лечится сразу, чтобы избежать разрыва и сильной кровопотери. Решение о том, какое лечение использовать, зависит от того, насколько рано выявляется беременность, и от вашего общего состояния. В случае ранней внематочной беременности, не вызывающей кровотечения, у вас может быть выбор между применением лекарств или хирургическим вмешательством для прерывания беременности.
Решение о том, какое лечение использовать, зависит от того, насколько рано выявляется беременность, и от вашего общего состояния. В случае ранней внематочной беременности, не вызывающей кровотечения, у вас может быть выбор между применением лекарств или хирургическим вмешательством для прерывания беременности.
Медицина
Использование метотрексата для прерывания внематочной беременности избавляет вас от разреза и общей анестезии.Но это действительно вызывает побочные эффекты и может потребоваться несколько недель тестирования уровня гормонов в крови, чтобы убедиться, что лечение подействовало. Скорее всего, подействует метотрексат:
- Когда уровень гормонов беременности (хорионический гонадотропин человека или ХГЧ) низкий (менее 5000).
- Когда у эмбриона нет сердечной деятельности.
Хирургия
Если у вас внематочная беременность, которая вызывает тяжелые симптомы, кровотечение или высокий уровень ХГЧ, обычно требуется операция. Это связано с тем, что лекарство с меньшей вероятностью подействует, а вероятность разрыва со временем увеличивается. По возможности выполняется лапароскопическая операция с использованием небольшого разреза. При разорванной внематочной беременности необходима экстренная операция.
Это связано с тем, что лекарство с меньшей вероятностью подействует, а вероятность разрыва со временем увеличивается. По возможности выполняется лапароскопическая операция с использованием небольшого разреза. При разорванной внематочной беременности необходима экстренная операция.
Вынашивающая тактика
В случае ранней внематочной беременности, которая, по-видимому, сама по себе выкидывает (прерывание) естественным путем, вам может не потребоваться лечение. Ваш врач будет регулярно проверять вашу кровь, чтобы убедиться, что уровень гормона беременности (ХГЧ или хорионический гонадотропин человека) снижается.Это называется выжидательной тактикой.
Внематочная беременность может быть устойчивой к лечению.
- Если уровень ХГЧ не снижается или кровотечение не останавливается после приема метотрексата, следующим шагом может быть операция.

- Если вам сделали операцию, после нее вы можете принять метотрексат.
Если ваша группа крови резус-отрицательная, резус-иммуноглобулин может использоваться для защиты от любой будущей беременности против резус-сенсибилизации. Дополнительную информацию см. В разделе Сенсибилизация резус-фактора во время беременности.
Что думать о
Хирургия против медицины
- Метотрексат обычно является первым методом лечения для прерывания внематочной беременности на ранних сроках. После введения лекарства в течение нескольких дней или недель необходимы регулярные контрольные анализы крови.
- Существуют разные виды операций при трубной внематочной беременности. Пока у вас одна здоровая маточная труба, сальпингостомия (небольшая трубная щель) и сальпингэктомия (часть трубы удаляется) примерно одинаково влияют на вашу фертильность в будущем.
 Но если ваша другая трубка повреждена, ваш врач может попытаться сделать сальпингостомию. Это может повысить ваши шансы забеременеть в будущем.
Но если ваша другая трубка повреждена, ваш врач может попытаться сделать сальпингостомию. Это может повысить ваши шансы забеременеть в будущем. - Хотя операция — более быстрое лечение, она может вызвать рубцевание ткани, что может вызвать проблемы с беременностью в будущем. Хирургия маточных труб может повредить маточную трубу, в зависимости от того, где и насколько велик эмбрион, а также от типа необходимой операции.
Операция может быть единственным вариантом лечения, если у вас внутреннее кровотечение.
Профилактика
Вы не можете предотвратить внематочную беременность, но вы можете предотвратить серьезные осложнения с помощью ранней диагностики и лечения.Если у вас есть один или несколько факторов риска внематочной беременности, вы и ваш врач можете внимательно следить за вашими первыми неделями беременности.
Если вы курите, бросьте курить, чтобы снизить риск внематочной беременности. Женщины, которые курили или курили раньше, чаще страдают внематочной беременностью.
Использование более безопасных методов секса, таких как использование мужского или женского презерватива при каждом половом акте, помогает защитить вас от инфекций, передаваемых половым путем (ИППП), которые могут привести к воспалительным заболеваниям органов малого таза (ВЗТО).ВЗОМТ — частая причина образования рубцовой ткани в фаллопиевых трубах, которая может вызвать внематочную беременность.
Домашнее лечение
Если вы подвержены риску внематочной беременности и думаете, что можете быть беременны, используйте домашний тест на беременность. Если результат положительный, обязательно сделайте подтверждающий тест у врача, особенно если вас беспокоит внематочная беременность.
Если вы получаете лечение метотрексатом для прерывания внематочной беременности, у вас могут возникнуть побочные эффекты от этого лекарства.См. Эти советы по управлению лечением метотрексатом, чтобы минимизировать эти побочные эффекты.
Если вы пережили внематочную беременность, , независимо от того, на каком сроке беременности наступила беременность, ожидайте, что вам и вашему партнеру потребуется время, чтобы скорбеть. Также возможно развитие депрессии из-за гормональных изменений после потери беременности. Если у вас есть симптомы депрессии, которые длятся более пары недель, обязательно позвоните своему врачу или психологу, клиническому социальному работнику или лицензированному консультанту по психическому здоровью.
Вы можете связаться с группой поддержки, прочитать об опыте других женщин и поговорить с друзьями, консультантом или членом духовенства. Эти вещи могут помочь вам и вашей семье справиться с потерей беременности.
Эти вещи могут помочь вам и вашей семье справиться с потерей беременности.
Опасения по поводу будущей беременности
Если у вас была внематочная беременность, вы можете беспокоиться о своих шансах на здоровую или внематочную беременность в будущем. Факторы риска и любое повреждение маточных труб повлияет на ваш будущий риск и вашу способность забеременеть.Ваш врач может ответить на ваши вопросы с учетом ваших факторов риска.
Лекарства
Лекарства можно использовать только при ранней внематочной беременности, которая не прервалась. В зависимости от того, где находится внематочный рост и какой тип хирургического вмешательства в противном случае использовался бы, лекарство может с меньшей вероятностью, чем хирургическое лечение, вызвать повреждение маточной трубы.
Лекарство, скорее всего, подействует, если ранняя внематочная беременность не вызывает кровотечения и:
- Уровень гормона беременности (ХГЧ, или хорионический гонадотропин человека) низкий (менее 5000).
- У эмбриона отсутствует сердечная деятельность.
При более развитой внематочной беременности хирургическое вмешательство является более безопасным и надежным методом лечения.
Выбор лекарств
Метотрексат используется для остановки роста ранней внематочной беременности. Его также можно использовать после хирургического лечения эктопии, чтобы остановить рост всех эктопических клеток.
Если ваша группа крови резус-отрицательная, резус-иммуноглобулин может использоваться для защиты от любой будущей беременности против резус-сенсибилизации. Дополнительную информацию см. В разделе Сенсибилизация резус-фактора во время беременности.
Дополнительную информацию см. В разделе Сенсибилизация резус-фактора во время беременности.
Что думать о
Лечение метотрексатом обычно является первым препаратом для прерывания эктопической беременности на ранних сроках. Если беременность протекает в более позднем сроке, операция более безопасна и более эффективна, чем лекарства.
Регулярные контрольные анализы крови необходимы в течение нескольких дней или недель после введения лекарства.
Метотрексат может вызывать неприятные побочные эффекты, такие как тошнота, расстройство желудка и диарея.Для получения информации о том, как минимизировать побочные эффекты, см. Эти советы по лечению метотрексатом.
Метотрексат против хирургического вмешательства
Если ваша внематочная беременность не слишком далеко продвинулась и не разорвалась, метотрексат может быть вариантом лечения для вас.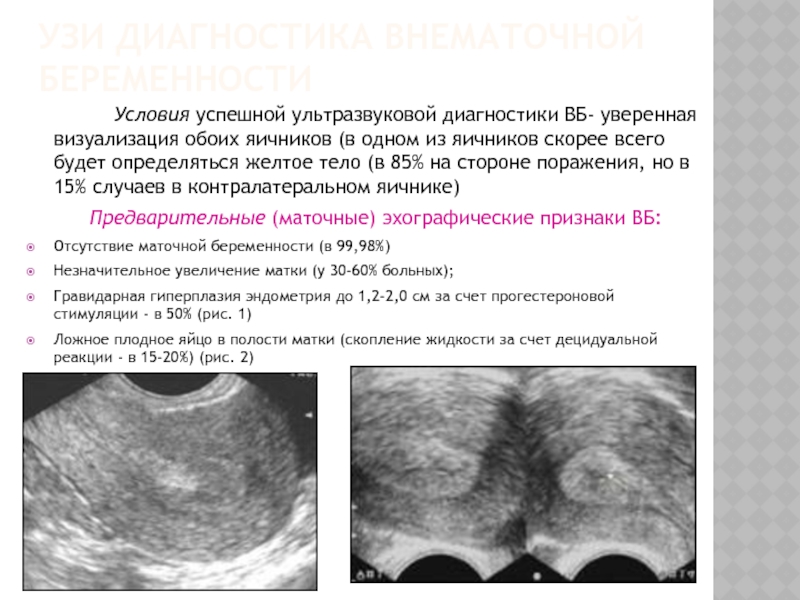 Успешное лечение метотрексатом при ранней внематочной беременности позволяет избежать риска хирургического вмешательства, с меньшей вероятностью повреждает маточную трубу, чем хирургическое вмешательство, и с большей вероятностью сохранит вашу фертильность.
Успешное лечение метотрексатом при ранней внематочной беременности позволяет избежать риска хирургического вмешательства, с меньшей вероятностью повреждает маточную трубу, чем хирургическое вмешательство, и с большей вероятностью сохранит вашу фертильность.
Если вас не волнует сохранение фертильности, операция по поводу внематочной беременности протекает быстрее, чем лечение метотрексатом, и, вероятно, вызовет меньшее кровотечение.
Хирургия
На любой стадии развития хирургическое удаление внематочной опухоли и / или участка фаллопиевой трубы, в который она имплантирована, является самым быстрым методом лечения внематочной беременности. При внутреннем кровотечении единственным вариантом лечения может быть операция. По возможности операция проводится через небольшой разрез с помощью лапароскопии. Этот тип хирургии обычно имеет короткий период восстановления.
Варианты операции
Внематочную беременность можно удалить из маточной трубы с помощью сальпингостомии или сальпингэктомии.
- Сальпингостомия. Эктопический нарост удаляется через небольшой продольный разрез в маточной трубе (линейная сальпингостомия). Разрез оставляется закрытым или зашивается.
- Сальпингэктомия. Сегмент маточной трубы удален. Оставшаяся здоровая маточная труба может быть повторно соединена. Сальпингэктомия необходима, когда маточная труба растягивается беременностью и может разорваться, или когда она уже разорвана или сильно повреждена.
Как сальпингостомия, так и сальпингэктомия могут выполняться либо через небольшой разрез с помощью лапароскопии, либо через более крупный открытый разрез брюшной полости (лапаротомия). Лапароскопия занимает меньше времени, чем лапаротомия. И пребывание в больнице короче. Но при абдоминальной внематочной беременности или экстренном удалении маточных труб обычно требуется лапаротомия.
Лапароскопия занимает меньше времени, чем лапаротомия. И пребывание в больнице короче. Но при абдоминальной внематочной беременности или экстренном удалении маточных труб обычно требуется лапаротомия.
Что думать о
Когда внематочная беременность находится в неразорвавшейся фаллопиевой трубе, предпринимаются все попытки удалить беременность, не удаляя и не повреждая трубу.
При прерывании внематочной беременности требуется экстренная операция.
Будущая фертильность
На вашу будущую фертильность и риск повторной внематочной беременности будут влиять ваши собственные факторы риска. Они могут включать курение, использование вспомогательных репродуктивных технологий (ВРТ) для зачатия и степень повреждения маточных труб.
Пока у вас одна здоровая маточная труба, сальпингостомия (небольшая трубная щель) и сальпингэктомия (удалена часть трубы) примерно одинаково влияют на вашу фертильность в будущем.Но если ваша другая трубка повреждена, ваш врач может попытаться сделать сальпингостомию. Это может повысить ваши шансы забеременеть в будущем.
Список литературы
Консультации по другим работам
- Американский колледж акушеров и гинекологов (2008 г., подтверждено в 2012 г.). Ведение внематочной беременности. Бюллетень практики ACOG № 94. Акушерство и гинекология, 111 (6): 1479–1485.
- Cunningham FG, et al. (2010).Внематочная беременность. В акушерстве Уильямса, 23-е изд., Стр. 238–256. Нью-Йорк: Макгроу-Хилл.
- Фриц М.А., Сперофф Л. (2011). Внематочная беременность. В клинической гинекологической эндокринологии и бесплодии, 8-е изд., Стр. 1383–1412.
Филадельфия: Липпинкотт Уильямс и Уилкинс.
- Surette AM, Данхэм С.М. (2013). Риски ранней беременности. В AH DeCherney et al., Eds., Current Diagnosis and Treatment Abstetrics & Gynecology, 11-е изд., Стр. 234–249. Нью-Йорк: Макгроу-Хилл.
- Варма Р., Гупта Дж. (2012). Тубальная внематочная беременность, дата поиска июль 2011 г. Клинические данные BMJ. Доступно в Интернете: http://www.clinicalevidence.com.
Кредиты
Текущий по состоянию на:
29 мая, 2019
Автор: Healthwise Staff
Медицинский обзор:
Сара Маршалл, MD — Семейная медицина
Дональд Спроул, MDCM, CCFP — Семейная медицина
Кэтлин Ромито, MD — Семейная медицина
Адам Хусни, MD — Семейная медицина
Элизабет Т.Руссо — терапевт
Киртли Джонс — акушерство и гинекология
Что такое внематочная беременность? | Определение и лечение
Внематочная беременность — это беременность, вырастающая вне матки, обычно в маточной трубе.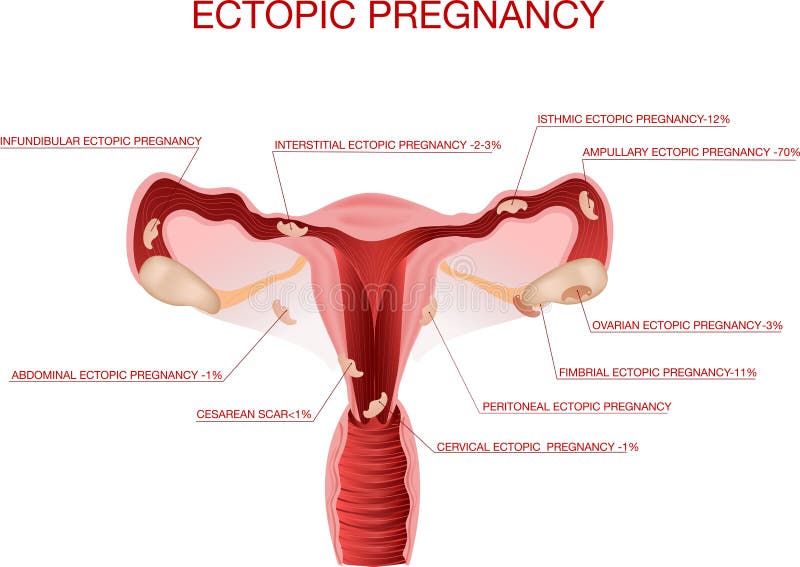 Внематочная беременность бывает редкой, но серьезной проблемой, и ее необходимо лечить.
Внематочная беременность бывает редкой, но серьезной проблемой, и ее необходимо лечить.
Что такое внематочная беременность?
Нормальная беременность развивается внутри матки после того, как оплодотворенная яйцеклетка проходит по фаллопиевой трубе и прикрепляется к слизистой оболочке матки.Внематочная беременность — это когда оплодотворенная яйцеклетка прикрепляется где-то еще в вашем теле, обычно в фаллопиевой трубе, поэтому ее иногда называют «трубной беременностью».
Внематочная беременность также может произойти на яичнике или в другом месте живота.
Внематочная беременность встречается редко — примерно в 2 из 100 беременностей. Но они очень опасны, если их не лечить. Фаллопиевы трубы могут сломаться, если их слишком сильно растянуть из-за растущей беременности — это иногда называют разрывом внематочной беременности.Это может вызвать внутреннее кровотечение, инфекцию и в некоторых случаях привести к смерти.
Есть ли у меня риск внематочной беременности?
Мы не всегда знаем причину внематочной беременности.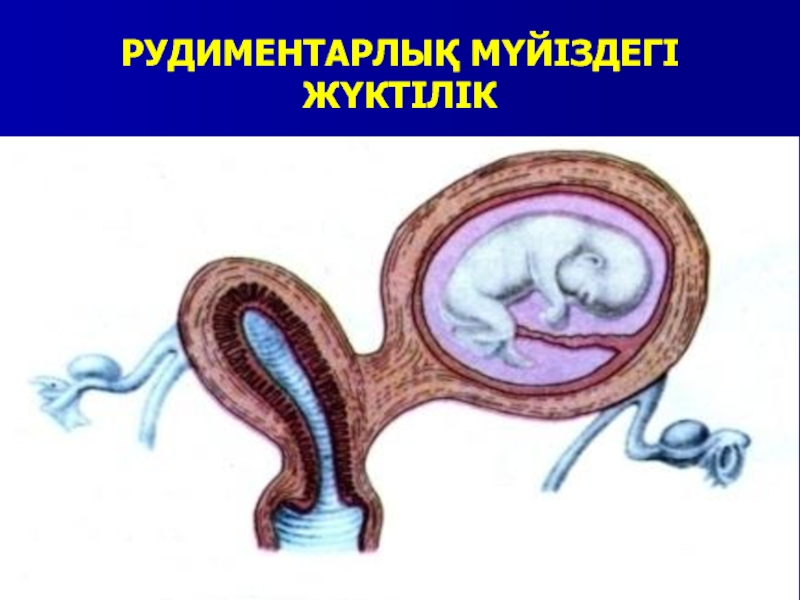 Но вероятность внематочной беременности повышается, если вы:
Но вероятность внематочной беременности повышается, если вы:
болеют ЗППП, воспалительными заболеваниями органов малого таза или эндометриозом
уже перенесли внематочную беременность
перенесли операции на органах малого таза или брюшной полости
— 35 лет и старше
дымовые сигареты
Если вы забеременеете после стерилизации или во время установки ВМС, вероятность развития внематочной беременности выше.Но это случается очень редко, потому что эти виды контроля над рождаемостью очень эффективны для предотвращения беременности.
Могу ли я снова забеременеть после внематочной беременности?
Большинство людей с внематочной беременностью могут иметь здоровую беременность в будущем, в зависимости от лечения, которое вы прошли, и состояния ваших фаллопиевых труб. Если одна из ваших фаллопиевых труб была удалена или ваши трубы покрыты рубцами, может быть труднее забеременеть. Если у вас внематочная беременность, у вас больше шансов получить еще одну в будущем.
Если у вас внематочная беременность, у вас больше шансов получить еще одну в будущем.
Еще вопросы пациентов:
Может ли врач повторно имплантировать мою внематочную беременность в матку? И лечение внематочной беременности — это то же самое, что аборт?
Нет, врач не может повторно имплантировать или перенести внематочную беременность в матку. Внематочная беременность не может перерасти в плод: беременность не выживет, если она внематочная, потому что оплодотворенная яйцеклетка не может расти или выжить вне вашей матки.
Нелеченная внематочная беременность может вызвать внутреннее кровотечение, инфекцию и в некоторых случаях привести к смерти.При внематочной беременности чрезвычайно важно как можно скорее обратиться за помощью к врачу.
Вылечить внематочную беременность — это не то же самое, что сделать аборт. Аборт — это медицинская процедура, которая, если ее провести безопасно, прерывает беременность, протекающую в матке. Внематочная беременность небезопасна вне матки (обычно в фаллопиевых трубах) и удаляется с помощью лекарства, называемого метотрексатом, или с помощью лапароскопической хирургической процедуры. Медицинские процедуры при аборте отличаются от медицинских процедур при внематочной беременности.
Внематочная беременность небезопасна вне матки (обычно в фаллопиевых трубах) и удаляется с помощью лекарства, называемого метотрексатом, или с помощью лапароскопической хирургической процедуры. Медицинские процедуры при аборте отличаются от медицинских процедур при внематочной беременности.
Внематочная беременность опасна, если ее не лечить, и не может привести к рождению ребенка. Если вы беременны и испытываете сильную боль или кровотечение, немедленно обратитесь в отделение неотложной помощи. Если у вас есть другие симптомы внематочной беременности, как можно скорее обратитесь к врачу или медсестре. Чем раньше будет обнаружена и вылечена внематочная беременность, тем в большей безопасности вы будете.
Была ли эта страница полезной?
Помогите нам стать лучше — чем эта информация может быть полезнее?
Как эта информация вам помогла?
Ты лучший! Спасибо за ваш отзыв.
Спасибо за ваш отзыв.
Внематочная беременность
Что такое внематочная беременность?
Ectopic означает «не на своем месте». Внематочная беременность — это когда эмбрион растет не в том месте вне матки. Эмбрион — это оплодотворенная яйцеклетка, которая образуется в результате соединения яйцеклетки и спермы.
После оплодотворения яйцеклетка обычно проходит по фаллопиевой трубе и прикрепляется к слизистой оболочке матки (также называемой маткой).Фаллопиевы трубы — это трубы между яичниками (где хранятся яйца) и маткой. Матка — это место внутри вас, где растет ваш ребенок.
При большинстве внематочных беременностей оплодотворенная яйцеклетка прикрепляется к фаллопиевой трубе до того, как достигнет матки. Реже он прикрепляется к яичнику, шейке матки или животу (животу). Шейка матки — это вход в матку, который находится в верхней части влагалища. В этих областях недостаточно места или подходящей ткани для роста ребенка.
Без лечения внематочная беременность может вызвать сильное кровотечение или разрыв места ее прикрепления. Это может привести к серьезному кровотечению и даже смерти беременной женщины. Внематочная беременность всегда заканчивается выкидышем. Примерно 1 из 50 беременностей (2 процента) в США является внематочной.
Каковы признаки и симптомы внематочной беременности?
Признаки заболевания — это то, что другие люди могут видеть или знать о вас, например, у вас сыпь или вы кашляете.Симптомы — это то, что вы чувствуете сами, чего не могут видеть другие, например, боль в горле или головокружение.
Внематочная беременность может начаться с обычных признаков и симптомов беременности, таких как отсутствие менструации или тошнота (тошнота (тошнота) и болезненность груди. Или у вас может не быть никаких признаков или симптомов, и вы даже не подозреваете, что беременны.
Немедленно позвоните своему врачу, если у вас есть какие-либо из этих признаков и симптомов внематочной беременности:
- Кровотечение из влагалища
- Чувство дурноты или головокружения.
 Это может быть вызвано кровопотерей, которая может вызвать низкое кровяное давление. Артериальное давление — это сила крови, которая давит на стенки ваших артерий. Артерии — это кровеносные сосуды, которые переносят кровь от сердца к другим частям тела.
Это может быть вызвано кровопотерей, которая может вызвать низкое кровяное давление. Артериальное давление — это сила крови, которая давит на стенки ваших артерий. Артерии — это кровеносные сосуды, которые переносят кровь от сердца к другим частям тела. - Боль в пояснице или даже плече
- Боль в области таза (часть тела между животом и ногами). Боль может быть преимущественно с одной стороны. Он может приходить и уходить, сначала легкий, а затем становящийся острым и колющим.
Как диагностируется внематочная беременность?
Ваш врач может провести следующие тесты для выявления внематочной беременности:
- Тазовый осмотр
- Анализы крови для измерения уровня гормона беременности, называемого хорионическим гонадотропином человека (ХГЧ). При внематочной беременности уровень ХГЧ может повышаться медленнее, чем при здоровой беременности.
- УЗИ. В этом тесте используются звуковые волны и экран компьютера, чтобы показать изображение вашего ребенка в утробе матери.
 Во время ультразвукового исследования ваш лечащий врач использует инструмент в виде палочки, называемый датчиком, на вашем животе (также называемый трансабдоминальным ультразвуком) или внутри влагалища (также называемый трансвагинальным ультразвуком). Медицинские работники часто используют трансвагинальное ультразвуковое исследование для выявления внематочной беременности, поскольку оно может показать беременность раньше, чем трансабдоминальное ультразвуковое исследование.
Во время ультразвукового исследования ваш лечащий врач использует инструмент в виде палочки, называемый датчиком, на вашем животе (также называемый трансабдоминальным ультразвуком) или внутри влагалища (также называемый трансвагинальным ультразвуком). Медицинские работники часто используют трансвагинальное ультразвуковое исследование для выявления внематочной беременности, поскольку оно может показать беременность раньше, чем трансабдоминальное ультразвуковое исследование.
Ваш врач может повторить эти тесты, если он думает, что у вас внематочная беременность, но не видит ее. Трудно увидеть беременность менее чем через 5 недель после последней менструации.Если у вас сильное кровотечение, вашему врачу может потребоваться операция для диагностики внематочной беременности.
Как лечится внематочная беременность?
Существует два метода лечения внематочной беременности:
- Медицина . Ваш врач сделает вам инъекцию лекарства под названием метотрексат, чтобы остановить рост эмбриона.
 Это лечение лучше всего работает, если эмбрион маленький и находится в маточной трубе.
Это лечение лучше всего работает, если эмбрион маленький и находится в маточной трубе. - Хирургия . Ваш врач удаляет эмбрион с помощью хирургических инструментов, вводимых через очень маленькие разрезы на животе.Этот вид хирургии называется лапароскопической операцией.
После лечения ваш врач регулярно проверяет ваш уровень ХГЧ, пока он не вернется к нулю. Это может занять несколько недель. Если ваш уровень остается высоким, это может означать, что в вашем теле все еще есть эктопическая ткань. В этом случае вам может потребоваться дополнительное лечение метотрексатом или операция по удалению ткани.
Кто подвержен риску внематочной беременности?
Внематочная беременность может быть у любой женщины. Но риск выше, если вы:
- Старше 35 лет
- Дым
- Имейте более одного полового партнера.Это может подвергнуть вас риску заражения инфекцией, передающейся половым путем (также называемой ИППП). ИППП — это инфекция, которую можно получить в результате полового акта с инфицированным человеком.
 ИППП могут привести к воспалительному заболеванию органов малого таза (также называемому ВЗОМТ) — инфекции, которая может повредить маточные трубы, матку и другие органы.
ИППП могут привести к воспалительному заболеванию органов малого таза (также называемому ВЗОМТ) — инфекции, которая может повредить маточные трубы, матку и другие органы.
К заболеваниям, повышающим риск внематочной беременности, относятся:
- У вас ранее была внематочная беременность.
- Вы перенесли операцию на фаллопиевой трубе или у вас есть проблемы, например, врожденный дефект в фаллопиевой трубе.Врожденный дефект — это состояние здоровья, которое присутствует при рождении. Он может изменить форму или функцию одной или нескольких частей тела. Это может вызвать проблемы с общим здоровьем, с тем, как организм развивается или как он работает.
- У вас есть шрамы внутри тазовой области от (разрыва) лопнувшего аппендикса или от прошлых операций. Аппендикс — это часть пищеварительного тракта, которая помогает переваривать пищу, которую вы едите.
- У вас был эндометриоз. Это когда ткань из матки разрастается где-то за пределами матки.
- У вас были проблемы с беременностью, или вы прошли курс лечения бесплодия, чтобы помочь вам забеременеть.
- Вы забеременели во время использования внутриматочной спирали (также называемой ВМС) или после перевязки маточных труб (также называемой перевязкой маточных труб). ВМС — это форма контроля над рождаемостью, которую ваш поставщик помещает в вашу матку. Перевязка маточных труб — это операция по закрытию маточных труб для предотвращения беременности.
Если у вас раньше была внематочная беременность, сможете ли вы продолжить беременность?
Да.Примерно каждая третья женщина (33 процента), у которой была одна внематочная беременность, в дальнейшем беременеет здоровой. Если у вас была внематочная беременность, у вас примерно 3 из 20 (15%) шансов на повторную беременность.
Дополнительная информация
Последнее обновление: октябрь 2017 г.
Внематочная беременность — лечение — NHS
К сожалению, плод (развивающийся эмбрион) не может быть спасен при внематочной беременности. Обычно требуется лечение, чтобы удалить беременность, прежде чем она станет слишком большой.
Основные варианты лечения:
- выжидательная тактика — за вашим состоянием тщательно следят, чтобы узнать, необходимо ли лечение
- лекарство — лекарство под названием метотрексат используется для остановки роста беременности
- операция — операция по удалению беременности, как правило, вместе с пораженной маточной трубой
Каждый из этих вариантов имеет преимущества и недостатки, которые обсудит с вами ваш врач.
Они порекомендуют вам наиболее подходящий вариант в зависимости от таких факторов, как ваши симптомы, размер плода и уровень гормона беременности (хорионический гонадотропин человека или ХГЧ) в вашей крови.
Будущее управление
Если у вас нет симптомов или легкие симптомы, а беременность очень мала или не может быть обнаружена, вам может потребоваться только тщательное наблюдение, так как есть большая вероятность, что беременность пройдет сама по себе.
Это называется выжидательной тактикой.
Вероятно следующее:
- Вам будут регулярно сдавать анализы крови, чтобы проверять, снижается ли уровень ХГЧ в вашей крови — они будут необходимы до тех пор, пока гормон перестанет обнаруживаться.
- Вам может потребоваться дополнительное лечение, если уровень гормонов не снижается или повышается.
- У вас обычно бывает вагинальное кровотечение — используйте гигиенические прокладки или полотенца, а не тампоны, пока оно не прекратится.
- Возможно, вы почувствуете небольшую боль в животе — примите парацетамол, чтобы облегчить эту боль.
- Вам скажут, что делать, если у вас разовьются более серьезные симптомы.
Главное преимущество наблюдения — отсутствие побочных эффектов лечения.
Недостатком является то, что по-прежнему существует небольшой риск разрыва фаллопиевой трубы (разрыва), и вам может потребоваться лечение.
Лекарство
Если внематочная беременность диагностируется на ранней стадии, но активное наблюдение не подходит, может быть рекомендовано лечение метотрексатом.
Это работает, останавливая рост беременности. Его вводят в виде однократной инъекции в ягодицы.
Вам не нужно будет оставаться в больнице после лечения, но будут проводиться регулярные анализы крови, чтобы проверить, работает ли лечение.
Иногда требуется вторая доза, и, если она не помогает, может потребоваться операция.
Вам необходимо использовать надежные средства контрацепции в течение как минимум 3 месяцев после лечения.
Это связано с тем, что метотрексат может нанести вред ребенку, если вы забеременеете в это время.
Также важно избегать употребления алкоголя, пока вам не скажут, что он безопасен, поскольку употребление алкоголя вскоре после приема дозы метотрексата может повредить вашу печень.
Другие побочные эффекты метотрексата включают:
- Боль в животе — обычно слабая и проходит в течение дня или 2
- головокружение
- плохое самочувствие
- диарея
Также есть вероятность разрыва маточной трубы после лечения. Вам скажут, на что обращать внимание и что делать, если вы считаете, что это произошло.
Хирургия
В большинстве случаев проводится операция по замочной скважине (лапароскопия), чтобы удалить беременность до того, как она станет слишком большой.
Во время лапароскопии:
- Вам вводят общий наркоз, поэтому вы спите, пока его проводят
- Сделаны небольшие разрезы (надрезы) на животе
- Тонкая смотровая трубка (лапароскоп) и небольшие хирургические инструменты вводятся через надрезы
- вся маточная труба, в которой находится беременность, удаляется, если другая маточная труба выглядит здоровой; в противном случае может быть предпринята попытка удалить беременность без удаления всей трубы.
Удаление пораженной фаллопиевой трубы является наиболее эффективным методом лечения и не снижает ваши шансы снова забеременеть.
Ваш врач обсудит это с вами заранее, и вас спросят, согласны ли вы на удаление трубки.
Большинство женщин могут выписаться из больницы через несколько дней после операции, хотя полное выздоровление может занять от 4 до 6 недель.
Если ваша маточная труба уже разорвалась, вам потребуется экстренная операция.
Хирург сделает больший разрез на животе (лапаротомия), чтобы остановить кровотечение и восстановить маточную трубу, если это возможно.
После любого типа операции будет назначено лечение, называемое профилактикой резус-фактора D, если ваша группа крови RhD отрицательная (дополнительную информацию см. В группах крови).
Это включает инъекцию лекарства, которое помогает предотвратить болезнь резус при будущих беременностях.
Последняя проверка страницы: 27 ноября 2018 г.
Срок следующего рассмотрения: 27 ноября 2021 г.
.

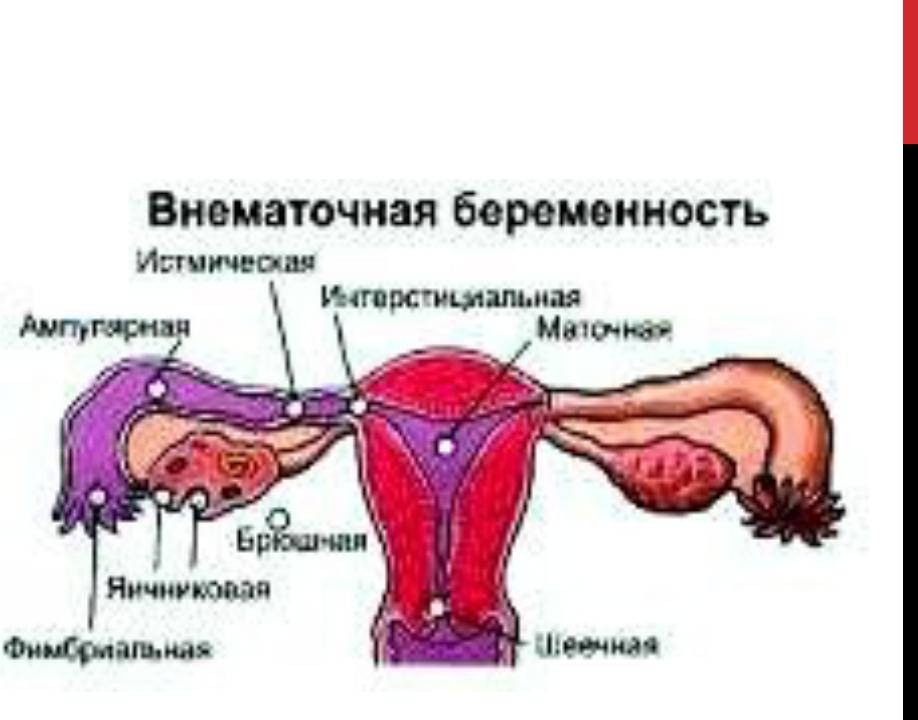 При отсутствии плодного яйца в полости матки специалист назначит Вам повторный прием через 2-3 дня с контрольным выполнением УЗИ и тестом крови на ХГЧ – при росте ХГЧ и отсутствии плодного яйца в полости матки врач своевременно заподозрит наличие внематочной беременности, и примет необходимые меры по предотвращению осложнений
При отсутствии плодного яйца в полости матки специалист назначит Вам повторный прием через 2-3 дня с контрольным выполнением УЗИ и тестом крови на ХГЧ – при росте ХГЧ и отсутствии плодного яйца в полости матки врач своевременно заподозрит наличие внематочной беременности, и примет необходимые меры по предотвращению осложнений Кровотечение может напоминать менструацию, но в большинстве случаев кровянистые выделения бывают скудными и продолжаются длительно. Обильное маточное кровотечение встречается крайне редко
Кровотечение может напоминать менструацию, но в большинстве случаев кровянистые выделения бывают скудными и продолжаются длительно. Обильное маточное кровотечение встречается крайне редко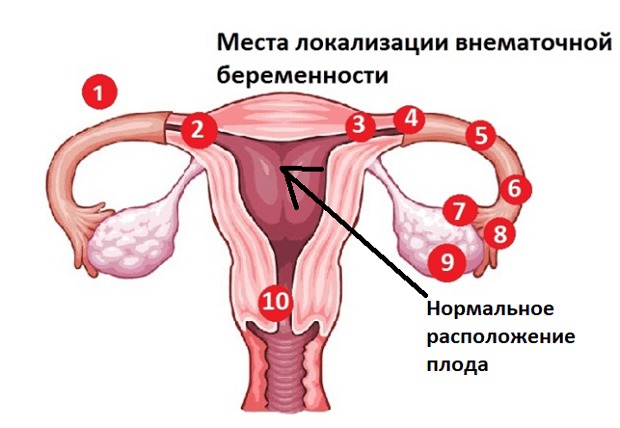 Может быть хуже, когда вы двигаетесь или напрягаетесь.
Может быть хуже, когда вы двигаетесь или напрягаетесь.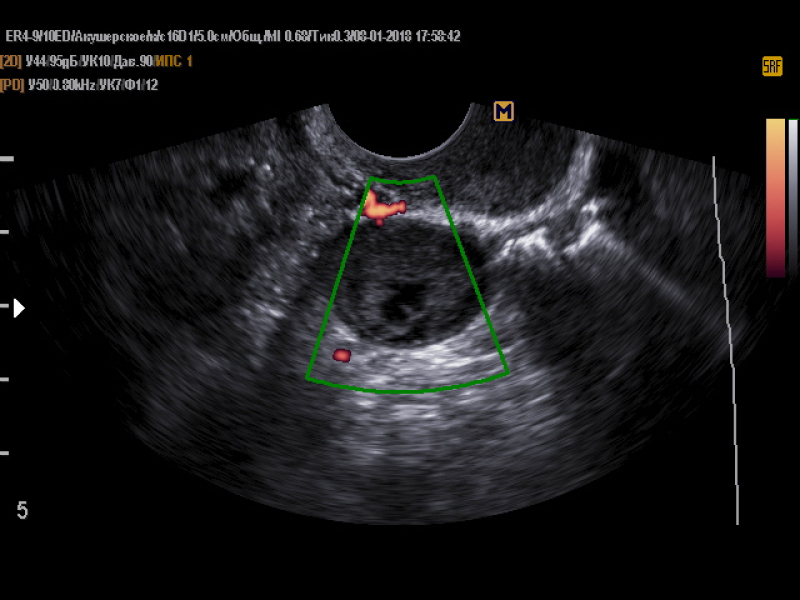 Этот тест может показать фотографии того, что у вас внутри живота. С помощью ультразвука врач обычно может увидеть беременность в матке через 6 недель после последней менструации.
Этот тест может показать фотографии того, что у вас внутри живота. С помощью ультразвука врач обычно может увидеть беременность в матке через 6 недель после последней менструации. Сначала он может возникать резко с одной стороны, а затем распространяться по тазовой области.
Сначала он может возникать резко с одной стороны, а затем распространяться по тазовой области. Это называется гетеротопической беременностью.
Это называется гетеротопической беременностью.
 Трансвагинальное УЗИ используется, чтобы показать, где находится беременность.Беременность в матке видна через 6 недель после последней менструации. Внематочная беременность вероятна, если в матке отсутствуют ожидаемые признаки эмбриона или плода, но уровень ХГЧ повышен или повышен.
Трансвагинальное УЗИ используется, чтобы показать, где находится беременность.Беременность в матке видна через 6 недель после последней менструации. Внематочная беременность вероятна, если в матке отсутствуют ожидаемые признаки эмбриона или плода, но уровень ХГЧ повышен или повышен.
 Но если ваша другая трубка повреждена, ваш врач может попытаться сделать сальпингостомию. Это может повысить ваши шансы забеременеть в будущем.
Но если ваша другая трубка повреждена, ваш врач может попытаться сделать сальпингостомию. Это может повысить ваши шансы забеременеть в будущем. Филадельфия: Липпинкотт Уильямс и Уилкинс.
Филадельфия: Липпинкотт Уильямс и Уилкинс. Это может быть вызвано кровопотерей, которая может вызвать низкое кровяное давление. Артериальное давление — это сила крови, которая давит на стенки ваших артерий. Артерии — это кровеносные сосуды, которые переносят кровь от сердца к другим частям тела.
Это может быть вызвано кровопотерей, которая может вызвать низкое кровяное давление. Артериальное давление — это сила крови, которая давит на стенки ваших артерий. Артерии — это кровеносные сосуды, которые переносят кровь от сердца к другим частям тела. Во время ультразвукового исследования ваш лечащий врач использует инструмент в виде палочки, называемый датчиком, на вашем животе (также называемый трансабдоминальным ультразвуком) или внутри влагалища (также называемый трансвагинальным ультразвуком). Медицинские работники часто используют трансвагинальное ультразвуковое исследование для выявления внематочной беременности, поскольку оно может показать беременность раньше, чем трансабдоминальное ультразвуковое исследование.
Во время ультразвукового исследования ваш лечащий врач использует инструмент в виде палочки, называемый датчиком, на вашем животе (также называемый трансабдоминальным ультразвуком) или внутри влагалища (также называемый трансвагинальным ультразвуком). Медицинские работники часто используют трансвагинальное ультразвуковое исследование для выявления внематочной беременности, поскольку оно может показать беременность раньше, чем трансабдоминальное ультразвуковое исследование. Это лечение лучше всего работает, если эмбрион маленький и находится в маточной трубе.
Это лечение лучше всего работает, если эмбрион маленький и находится в маточной трубе. ИППП могут привести к воспалительному заболеванию органов малого таза (также называемому ВЗОМТ) — инфекции, которая может повредить маточные трубы, матку и другие органы.
ИППП могут привести к воспалительному заболеванию органов малого таза (также называемому ВЗОМТ) — инфекции, которая может повредить маточные трубы, матку и другие органы.