Можно ли рожать с гепатитом B и C
Вирусный гепатит — воспалительное заболевание печени. Многие осложнения в работе этого органа во время беременности не редки, так как нагрузка на него возрастает в связи с обеспечением безопасности и жизнеспособности плода. Но все врачи сходятся в одном — рожать с гепатитом В и С можно. Требуется индивидуальный контроль за состоянием пациентов. У женщины в первые месяцы беременности изменяется гормональный фон, количество выделяемых гормонов увеличивается. Значит, нагрузка на печень также усиливается. Поэтому всем беременным женщинам нужно в обязательном порядке сдавать анализ на показатели гепатита, чтобы подтвердить или опровергнуть диагноз.
Рекомендуется ли рожать при гепатите В
Наличие вируса гепатита В у беременной очень рискованно и для будущей мамы, и для ребенка. Но при полноценном контроле за самочувствием больной, выполнением всех предписанных рекомендаций врача, своевременной сдаче анализов, благополучный исход родов без осложнений возможен. Присутствие вируса гепатита В не считается фактором для медикаментозного аборта. При этом требует полного и качественного консультирования будущей мамы, своевременного исполнения мер для предупреждения заболевания малыша.
Присутствие вируса гепатита В не считается фактором для медикаментозного аборта. При этом требует полного и качественного консультирования будущей мамы, своевременного исполнения мер для предупреждения заболевания малыша.
Угроз во время беременности при гепатите В много. Самой большой проблемой беременности при этом диагнозе считаются повышение тонуса матки, который является причиной выкидыша, частые токсикозы. В период нахождения малыша в животе у мамы риск его заражения вирусом гепатита В невысок. Но с началом родов этот фактор увеличивается, так как ребенок контактирует с кровяными выделениями матери. Это является основным показателем для проведения кесарева сечения. При этом риск заражения ребенка снижается, срок течения родов уменьшается.
После осмотра детским врачом всем детям в первые дни жизни проводится вакцинация, а в случае зараженной вирусом матери, вводится иммуноглобулин. Он вырабатывает у малыша защитную реакцию на клетки вируса.
Для беременной женщины угроза состоит в том, что нельзя проводить курс лечения противогепатитными препаратами. В случае когда у женщины хроническая стадия гепатита В, вопрос о беременности решается по итогам обследования состояния ее здоровья. В моменты осложнений заболевания формируется дисфункция яичников, затрудняющая способность зачатия, повышается риск развития патологических изменений у малыша и самой матери. Поэтому способность забеременеть при этом диагнозе считается редким явлением, и врачи стараются всеми возможными способами сохранить жизнь ребенку. Очень часто женщины с диагнозом «хронический гепатит В» хорошо вынашивают ребенка при отсутствии цирроза печени, при малой степени отмирания клеток органа беременность не приносит вреда матери.
В случае когда у женщины хроническая стадия гепатита В, вопрос о беременности решается по итогам обследования состояния ее здоровья. В моменты осложнений заболевания формируется дисфункция яичников, затрудняющая способность зачатия, повышается риск развития патологических изменений у малыша и самой матери. Поэтому способность забеременеть при этом диагнозе считается редким явлением, и врачи стараются всеми возможными способами сохранить жизнь ребенку. Очень часто женщины с диагнозом «хронический гепатит В» хорошо вынашивают ребенка при отсутствии цирроза печени, при малой степени отмирания клеток органа беременность не приносит вреда матери.
При заражении вирусом гепатита В в начале вынашивания ребенка риск инфицирования малыша очень мал. Повышение угрозы происходит, если женщина заразилась перед родами.
Роды при гепатите С
При гепатите C проводится кесарево сечение
В большинстве случаев роды при гепатите С проводятся путем кесарева сечения, но и естественные роды не запрещены.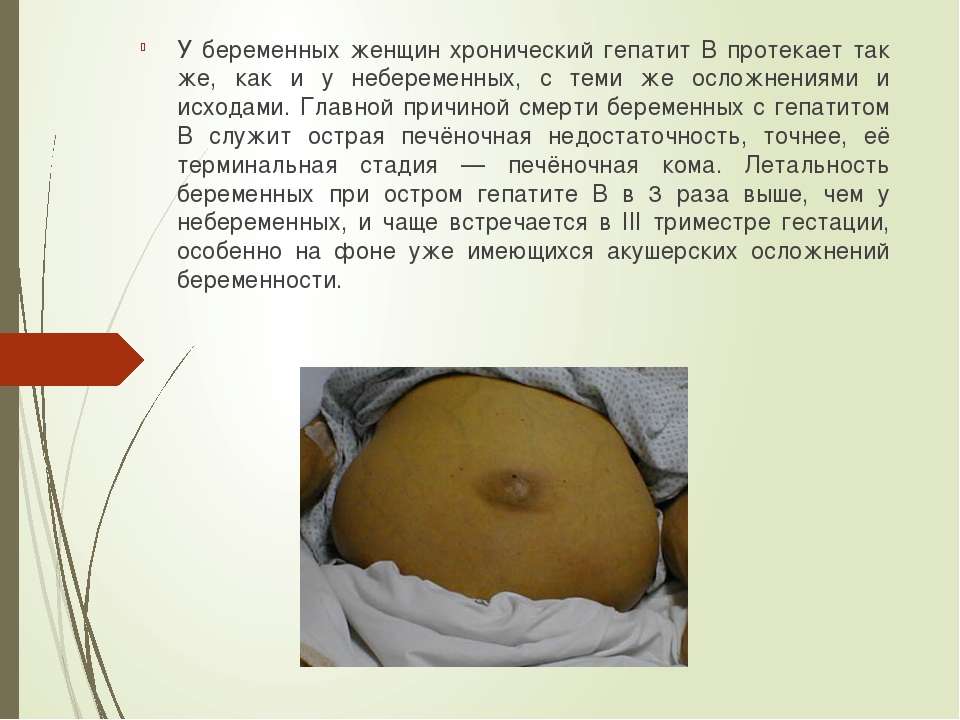 Инфицирование ребенка случается только при его контакте с кровью матери. Если медработники ознакомлены с анализами обследований пациентки и ведут себя правильно, заражение сводится к минимуму. Очень важную роль играет выбор родильного дома. Для избежания передачи инфекции ребенку стоит выбирать специализированный роддом, в котором есть все нужные медикаменты и медицинские аппараты. Проведение родов в обычном роддоме тоже возможно, но в специализированном кабинете, исключающем случайный контакт со здоровыми пациентками. После рождения ребенка матери разрешают кормить малыша грудью. Содержание клеток вируса в молоке настолько мало, что не может служить причиной заражения ребенка. Но при назначении курса лечения интерфероном кормление грудью должно быть прекращено.
Инфицирование ребенка случается только при его контакте с кровью матери. Если медработники ознакомлены с анализами обследований пациентки и ведут себя правильно, заражение сводится к минимуму. Очень важную роль играет выбор родильного дома. Для избежания передачи инфекции ребенку стоит выбирать специализированный роддом, в котором есть все нужные медикаменты и медицинские аппараты. Проведение родов в обычном роддоме тоже возможно, но в специализированном кабинете, исключающем случайный контакт со здоровыми пациентками. После рождения ребенка матери разрешают кормить малыша грудью. Содержание клеток вируса в молоке настолько мало, что не может служить причиной заражения ребенка. Но при назначении курса лечения интерфероном кормление грудью должно быть прекращено.
Протекание беременности при гепатите С
В настоящее время развитие болезни и процесс беременности практически не имеют связи. Патологические изменения в формировании плода происходят нечасто. Во многих случаях развитие болезни на время беременности приостанавливается. Такая пациентка в период вынашивания плода должна быть обеспечена качественным медицинским наблюдением. Связано это с риском выкидыша на протяжении всей беременности и возможности возникновения кислородного голодания у ребенка.
Такая пациентка в период вынашивания плода должна быть обеспечена качественным медицинским наблюдением. Связано это с риском выкидыша на протяжении всей беременности и возможности возникновения кислородного голодания у ребенка.
После того как женщина прошла исследование по всем направлениям анализов, ее направляют для консультации к специалисту-гепатологу и инфекционисту. Ведение беременности будет осуществляться под их контролем. Врачи оценивают степень риска для вынашивания ребенка и состояние здоровья самой матери.
Очень часто при поддерживающей терапии у беременной женщины не возникает никаких усилений токсикоза. Но во второй половине срока все женщины с вирусом гепатита С требуют к себе особого, пристального внимания. Это связано с вероятностью большой кровопотери в период родов и после них. В данном случае такой пациентке нужна помощь и других узких врачей-специалистов.
Все беременные женщины с диагнозом «гепатит» обследование и курс лечения должны проходить в специализированной клинике в инфекционном отделении.
Лечение гепатита В и С во время беременности
В настоящий момент лекарства от вируса гепатита С не изобретено. Но проводимой терапии он поддается. В случае своевременного обнаружения заболевания гарантии излечения намного выше. В основе курса лежат медикаменты с сильным противовирусным действием. Но они оказывают негативное влияние на развитие малыша и могут стать причиной его гибели. Поэтому лечение при помощи лекарственных средств нежелательно. В случае ухудшения состояния беременной с диагнозом «гепатит», подбирается щадящая терапия, безопасная как для мамы, так и ее ребенка. Чаще всего используют урсодезоксихолевую кислоту в виде уколов.
Препараты применяют в виде инъекций
Комплекс мер для лечения гепатита В при вынашивании ребенка содержит разные их виды:
- лечение для поддержания состояния в стабильном виде;
- коррекция электролитного и водного баланса;
- поддержание постельного режима больной.

Многие медики склоняются к наименьшему применению любых процедур, связанных с вливанием препаратов в организм больной. Чаще всего переливание крови и ее компонентов производят при развитии у беременной нарушения свертываемости крови. Чтобы уменьшить угрозу заражения, составлен ряд правил, которые должны быть соблюдены:
- исследование крови на наличие вируса проводится в начале беременности и во второй ее половине;
- возможен запрет на кормление ребенка грудным молоком;
- соблюдение мер предосторожности при посещении любых кабинетов, выполняющих процедуры с телом человека.
Кроме поддерживающего лечения, беременная женщина должна соблюдать правильный режим питания, для повышения защитного механизма здоровья. Исключение копченых, консервированных, жареных продуктов, блюд с наличием в них искусственных добавок, с большим количеством жира облегчит состояние женщины в период вынашивания ребенка. При повышении активности вирусных клеток начинают применять комплексное лечение, помогающее снизить риск интоксикации плода.
Возможные последствия
В процентном соотношении риск заражения ребенка в период беременности достигает примерно 5%, но полностью обезопасить малыша от инфекции невозможно. Даже в случае проведения кесарева сечения случайность инфицирования существует. В течение полутора лет в анализах малыша могут присутствовать клетки-антитела к гепатиту, но это не является симптомом инфекции.
При инфицировании гепатитом во время зачатия или беременности вероятно быстрое развитие болезни. Это грозит сложным состоянием больной и поражением печени в большей степени тяжести. Угроза заражения ребенка повышается. При возникновении беременности в период активности вируса многие доктора советуют прервать ее в ранние сроки для предотвращения ухудшения здоровья. При острой стадии развития гепатита В возможность заражения ребенка увеличивается многократно, возникает опасность преждевременных родов и рождения маловесного ребенка.
Воспалительные процессы в печени являются главным фактором для появления особенностей при вынашивании ребенка. В большинстве случаев это:
Прерывание беременности
- прерывание беременности на малых сроках;
- преждевременное начало родовой деятельности;
- осложненный процесс токсикозов у беременной;
- недостаточность плаценты;
- кислородное голодание плода и задержка формирования плода;
- осложнения в работе почек;
- кровотечение.
В хронической стадии болезни эти признаки наблюдаются нечасто.
Кроме того, грудное вскармливание ребенка зараженной матерью иногда осложнено наличием трещин на груди. Это усиливает риск заражения малыша при активной фазе развития болезни. Если женщина принимает предписанные препараты, она может продолжать кормление грудью. С прекращением лечения угроза заражения малыша возрастает многократно.
Гепатит С у женщин с излишним весом может стать причиной появления токсического диабета.
Чем грозит грозит Б B при беременности
Одним из наиболее распространенных заболеваний печени является гепатит. Вызывается оно из-за попадания соответствующего вируса. Возбудитель гепатита Б — инфекция семейства гепаднавирусов.
Вызывается оно из-за попадания соответствующего вируса. Возбудитель гепатита Б — инфекция семейства гепаднавирусов.
Вирус этого вида гепатита является достаточно устойчивым к высоким и низким температурам, различному воздействию химических элементов.
К примеру, при температуре +30 градусов в сыворотке крови вирус может жить до 6 месяцев, а при температуре минус 15 градусов Цельсия — до 15 лет.
Актуален вопрос его проявлений и последствий инфицирования в период беременности, возможна ли его передача ребенку.
В данной статье мы предоставим всю известную информацию, которая касается влияние вируса гепатита Б на беременную женщину, её плод и насколько это опасно для обоих.
Как может произойти заражение?
Вирус может попасть в тело беременной женщины точно такими же способами, как и в организм других людей. Это может быть через:
- незащищенный половой контакт;
- переливание крови;
- контакт с зараженной кровью или другими жидкостями тела инфицированного человека;
- нестерильные инструменты в тату или пирсинг салонах, неочищенные медицинские инструменты: шприцы, иглы и т.
 п.
п.
Клиническая картина развития гепатита B у беременных
После попадание в тело, вирус может находится в инкубационном периоде от 2 до 6 месяцев. После этого наступает острая форма течения гепатита. Чаще всего она проходит без явным признаков (симптово), в том числе отсутствует желтуха.
Но, это не является обязательным правилом и могут проявляться:
- Лихорадка.
- Анорексия.
- Слабость.
- Рвота.
- Боли в животе и правом подреберье.
- Желтушность кожным покровов.
- Признаком может выступать нарушение функций печени, в том числе ее недостаточность.
После этого, у 5-10% больных гепатит переходит в хроническую форму, организмы остальных вырабатывает антитела, которые успешно уничтожают молекулы вируса.
При хронической форме не исключено развитие фиброза, цирроза печени, появление асцита и других сопутствующих заболеваний. При этом уровень смертности у беременных и небеременных пациенток одинаковый, нет особых отличий или закономерностей.
При совместном поражении организма вирусами гепатитов Б и Д негативные последствия для организма приумножаются в несколько раз.
Выявление заболевания
Гепатит Б может себя не выдавать годами и человек будет даже не догадываться о том, что он является носителем вируса. У беременных гепатит выявляют также, как и у других пациентов — путем сдачи крови для проведения соответствующих анализов, позволяющих установить качественное и количественное присутствие антигенов или антител к вирусу в организме.
Опасность для плода и новорожденного ребенка
Большинство случаев заражения плода происходит в интранатальный период. В процессе родов нельзя исключить контакт малыша с кровью матери. Из-за и возможно заражение младенца гепатитом Б. Среди всех случаев заражения плода такая причина заражения занимает наибольшую долю — 85-95%.
В 2-10% возможно заражение трансплацентарного вида из-за отслоения плаценты или других патологий.
Последствия для плода во многом определяется несколькими факторами:
- в какой период беременности мать заразилась гепатитом;
- на какой период беременности пришлась острая фаза заболевания;
- какие антигены присутствуют в крови матери.

К примеру, если острая форма заболевания наблюдалась в женском организме на 3 триместре беременности, то риск вертикальной передачи инфекции находится на уровне 70%.
А если найдены антигены HBsAg и HBeAg, то риск заражения плода уже составить 90%.
На сегодняшний день остается не решенным вопрос, попадает ли вирус гепатита Б от матери к ребенку через кормление грудью. Этот процесс мало изучен, в основном благодаря тому, что сразу после рождения, детям, у которых мать является переносчиком вируса, проводят вакцинирование. Делается оно в первые 24 часов жизни младенца, а эффективность процедуры оценивается в 95%.
После выработки иммунитета, ребенок уже не может заразиться на протяжении десятка лет.
Также возможна передача вируса бытовым путем, через пренебрежение правилами личной гигиены.
Почти у всех новорожденных острая форма заболевания протекает практически без симптомов и с минимальными последствиями. При этом в 90% случаев возможен переход в хроническую форму с постепенным развитием карциному или цирроза печени. Столь серьезные последствия для детского организма связывают с низкой силой иммунитета в таком возрасте.
При этом в 90% случаев возможен переход в хроническую форму с постепенным развитием карциному или цирроза печени. Столь серьезные последствия для детского организма связывают с низкой силой иммунитета в таком возрасте.
Сразу после родов врачи берут пробу пуповинной крови и исследуют, какие антигены в ней присутствуют. Если обнаружен HBsAg, то с уверенностью в 40% можно утверждать, что у инфицированного младенца гепатит перейдет в хроническую форму
Лечение гепатита Б у беременных
Сразу стоит отметить, что большое количество медикаментов, которое используется для терапии обычных пациентов, беременным женщинам не подходят и могут навредить плоду, поэтому рекомендуется отказ от них в случаях, где это возможно либо использование наименее вредных препаратов.
При острой форме течения заболевания беременным рекомендуется соблюдения соответствующей диеты, постельный режим, изменение водно-электролитного баланса.
При любой форме недуга необходимо максимально ограничить инвазивные процедуры, как во время беременности, так и в процессе родов. При этом нужно сократить время безводного периода и самих родов.
При этом нужно сократить время безводного периода и самих родов.
К каким врачам обращаться?
Рекомендуется посещение гинеколога, гепатолога, инфекциониста.
Профилактические меры
В отличие от обычных пациентов, биоматериал беременной женщины исследуют 3 раза, перед тем, как поставить диагноз. Если вирус не обнаружен, то проводят трехэтапное вакцинирование, котрое не может навредит ни матери, ни ее плоду.
Новорожденным, как мы писали выше, в течение первых 12 часов жизни проводят вакцинирование, если у матери выявлены антигены гепатита Б. Через месяц у них берут кровь для анализа и проводят проверку на наличие антител к вирусу. Если показатель ниже 10 ЕД/л, то проводят повторную вакцинацию.
Положительным результатом прививки является наличие антител в количестве более, чем 10 ЕД/л.
Заключение
Подведем итоги статьи:
- Нередки случаи, когда гепатитом заражаются беременные женщины. При этом пути заражения такие же как и у других людей: через контакт с инфицированной кровью ил другими жидкостями тела больного, нестерильными поверхностями (шприцы, иголки, скальпель и др.), а также через незащищенный половой контакт.
- Болезнь может не проявляться совсем никак, а может и вызывать повышение температуры, рвоту, потерю аппетита (в т.ч. как последствие — анорексию), слабость, боли и желтуху.
- Особенно опасно для организма беременной женщины одновременное присутствие в организме вирусов гепатита B и D.
- В основном заражение плода наступает во время родов, когда происходит непосредственный контакт младенца с зараженной кровью матери (порядка 95% от общего количества случаев заражения гепатитом ребенка).
- Большое значение на передачу вируса ребенка играет срок беременности, на котором мать инфицировалась и какие антигены присутствуют в ее крови.

- В первые 12 часов проводят вакцинацию детям, матери которых заражены гепатитом.
- Влияние вируса на детский организм более пагубно, чем на взрослый, так как сила иммунитета находится на низком уровне.
- При терапии болезни у беременных не используется множество препаратов и считается правильным максимальное сокращение числа инвазивных процедур. Поэтому в основном используют методы укрепления иммунитета, такие как специальная диета, постельный режим, прием натуральных препаратов (только с разрешения и под наблюдением лечащего врача).
- Наиболее эффективной профилактикой гепатита Б во время беременности является вакцинация, которая не может навредить ни матери, ни плоду.
Больше статье по теме:
Гепатолог, Гастроэнтеролог, Проктолог
Алексей занимается врачебной деятельностью с 1996 года. Проводит терапию всех заболеваний печени, желчного пузыря и желудочно-кишечного тракта в целом. Среди них: гепатит, панкреатит, язва двенадцатиперстной кишки, колит.Другие авторы
Проводит терапию всех заболеваний печени, желчного пузыря и желудочно-кишечного тракта в целом. Среди них: гепатит, панкреатит, язва двенадцатиперстной кишки, колит.Другие авторы
Комментарии для сайта Cackle
Гепатит б при беременности: причины, симптоматика, лечение, роды
Содержание статьи
Гепатит Б – опасная инфекция, которая поражает печень и представляет угрозу для жизни человека. Люди любого возраста могут быть подвержены этому вирусу, в том числе дети в утробе матери. При беременности, Гепатит Б, влияет на здоровье мамы и малыша, поэтому крайне важно своевременно его выявить и предпринять меры для устранения осложнений.
Согласно статистике 10 рожениц из 1000 имеют хроническую или острую степень гепатита Б.
Симптоматика заболевания во время беременности
Опасность гепатита б для беременных в том, что протекает он практически бессимптомно, а выявить его возможно лишь при обследовании. Инкубационный период появления острой степени составляет от 1 месяца 6 месяцев. В это время появляется определенная симптоматика:
Инкубационный период появления острой степени составляет от 1 месяца 6 месяцев. В это время появляется определенная симптоматика:
- Потеря аппетита, слабость, высокая температура.
- Темно-желтый цвет мочи.
- Светлый оттенок кала.
- Повышение размеров печени.
- Боли в суставах.
- Бессонница.
- Боли в животе и под правым ребром.
- Повышенная утомляемость.
- В редких случаях спутанность сознания.
Рвотные рефлексы и позывы тошноты будут свидетельствовать о наличии заболевания лишь в сочетании с вышеописанными признаками, так как чаще всего являются проявлением токсикоза.
Во время беременности женщины сдают множество анализов, в том числе и на выявление инфекционного гепатита б. И это единственный способ обнаружить его до появления острой формы. Положительные результаты сигнализируют о необходимости обратиться к гепатологу и пройти обследование.
При подтверждении активности вируса женщине назначается лечение противовирусными препаратами, которые небезопасны при беременности. Риск заражения малыша до рождения небольшой, но за беременной до самых родов наблюдают и после появления на свет новорожденному делают вакцинацию для защиты от вируса.
Риск заражения малыша до рождения небольшой, но за беременной до самых родов наблюдают и после появления на свет новорожденному делают вакцинацию для защиты от вируса.
Причины возникновения гепатита B у беременных
Частыми причинами появления вирусного гепатита у беременных девушек являются:
- Госпитализация в учреждениях с проблемной санитарией. Может происходить фекально-оральное заражение, которое проводит к возникновению инфекции.
- В результате инвазивных манипуляций. При установке капельницы, накладывании шприца, хирургических вмешательствах.
- При переливании крови. Около 2% доноров оказываются носителями вируса.
- Использование нестерильных маникюрных инструментов, предметов с остатками крови.
Факт. Лишь в 40% случаев удается узнать основную причину заражения.
Влияние вируса на состояние матери и ребенка
Гепатит Б является инфекцией и у беременных передается по вертикали – от мамы малышу.
Вероятность внутриутробного заражения составляет 3-10%.
Чаще всего мать инфицирует новорожденного в момент родов, потому что происходит соприкосновение с зараженной кровью и шейной слизью. Если ребенок был заражен, высока вероятность того, что он станет хроническим носителем вируса. Чтобы защитить его, можно выбрать рождение с помощью кесарево сечения.
В 1-2 триместрах возможное заражение плода составляет 10%, в 3-м триместре показатели увеличиваются до 70%.
Возможные последствия гепатита б у беренных
Острая форма инфекционного заболевания представляет угрозу, как матери, так и ребенку. В данном случае случаются подобные последствия:
- Выкидыш.
- Гибель плода до рождения.
- Кровотечение в период или после родов.
- Почечная недостаточность у женщины с тяжелым протеканием.
- Преждевременные роды.
Важно! Гепатит b при беременности не является запретом для вынашивания ребенка. Чтобы защитить себя и будущего малыша от инфекции, необходимо проходить обследования до зачатия.
Способы лечения вирусного гепатита у беременных
При беременности процесс лечения от инфекционного заболевания существенно отличается. Это связано с тем, что необходимые противовирусные препараты пагубно влияют на развитие плода, могут вызывать патологии. Врач назначает гепатопротекторы, которые необходимы для нормальной работы печени.
Важно! Нельзя заниматься самолечением! Необходимые медикаменты для беременной устанавливает специалист, учитывая ее состояние.
При нормальном протекании беременности, экстренные действия не предпринимаются. Если его форма оказывается острой и тяжелой, то пациентку отправляют на госпитализацию. Естественные роды чаще всего заменяются на искусственные.
За беременной устанавливается постоянный контроль, Такая необходимость заключается в минимизации возникновения осложнений. Женщины в положении должны соблюдать постельный режим и отказаться от чрезмерных нагрузок.
Немаловажную роль играет режим питания, который направляется на поддержание функциональности печени.
- Период диеты составляет от 1,5 года и выше.
- Прием пищи чаще 3-х раз в день.
- Отказ от жареных, законсервированных, копченых и жирных продуктов.
- В сутки потребляется не более трех килограмм пищи.
- Ограничение в потреблении соли.
- Исключение алкоголя.
Режим питания направлен не только на восстановление функциональности печени, но и для обеспечения плода всеми важными витаминами.
При появлении у женщины коагулопатии назначается переливание СЗП – свежезамороженной плазмы.
Вакцинация беременных от гепатита Б
Новорожденным, которые рискуют подхватить гепатит от матери, при рождении делают прививку в течение 12 часов после появления на свет. Своевременная вакцинация снижает вероятность заражения на 90%. На второй месяц жизни проводится повторная инъекция. Третья вакцинация должна быть сделана на 12 месяц. Последняя в 5-летнем возрасте.
Во время беременности прививку от гепатита категорически запрещено делать.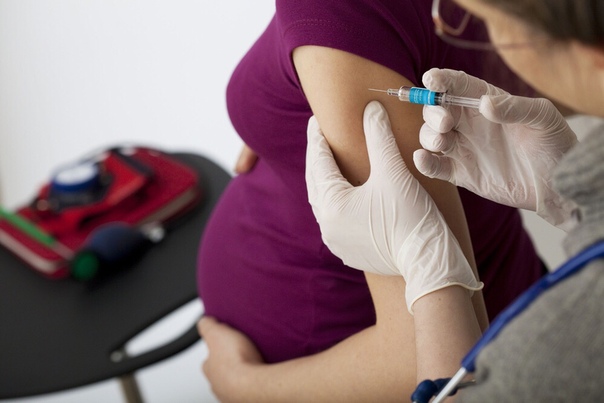 Инъекции допускаются до зачатия или после родов.
Инъекции допускаются до зачатия или после родов.
Где рожают с инфекцией гепатита Б
Роды женщин, зараженных вирусным гепатитом, проводят в специализированных роддомах для пациенток с инфекциями. Если в ближайших городах нет подобных учреждений, принять роды могут в родильном отделении клинической инфекционной больницы. В таком случае роженице предоставляют отдельную палату.
Методы профилактики заболевания до появления ребенка на свет
Во время вынашивания плода стоит придерживаться профилактических мер, чтобы избежать заражения:
- Не пользоваться чужими вещами с явными следами слюны или крови.
- Не использовать для чистки зубов чужую щетку.
- Не использовать чужие инструменты для маникюра. Посещать только лицензированные салоны, в которых тщательно их стерилизуют.
Если женщина имеет заболевание, но желает зачать ребенка, важно сдать ряд анализов и проконсультироваться у специалиста. Тщательное и правильное планирование защитит будущий плод от опасных последствий.
Гепатит Б – не самый страшный диагноз при беременности. При осторожном и внимательном отношении к состоянию здоровья есть возможность избежать различных осложнений.
Полезное видео про протекание гепатита В
симптомы, причины, лечение, профилактика, осложнения
Существует несколько причин, отчего может быть острый гепатит во время вынашивания ребёнка:
- Возбудителем заболевания является вирус гепатита А. Заразиться беременная может через грязные руки, еду, питьевую воду. Заражённый вирусом человек также представляет опасность для будущей мамы;
- Возбудителем заболевания является вирус гепатита В. Передаётся вирус через кровь, слюну, сперму, мочу. Беременная может заразиться при незащищённом половом контакте, при посещении процедурных кабинетов в медицинских учреждениях;
- Возбудителем заболевания является вирус гепатита С.
 Заражение происходит только через кровь, но существует риск заражения при незащищённом половом акте;
Заражение происходит только через кровь, но существует риск заражения при незащищённом половом акте; - Аутоиммунный гепатит при беременности возникает по неизвестным причинам. Но спровоцировать сбой работы иммунной системы могут некоторые вирусы и лекарственные препараты на основе интерферона;
- Токсический гепатит возникает из-за длительного приёма некоторых лекарственных препаратов и алкоголя.
Распознать острую форму заболевания у будущей мамы не всегда можно:
- При гепатите А признаки развиваются стремительно. Поднимается температура тела, темнеет моча и светлеет кал, кожные покровы и белки глаз становятся жёлтыми. Может беспокоить тошнота, рвота, боли в правом боку, слабость;
- Гепатит В имеет схожие симптомы с вышеуказанным видом заболевания. Но симптомы недуга выражены сильнее. Появляется кожный зуд, начинается воспаление в суставах, повышается сонливость. Подобное состояние может длиться долгое время;
- Признаки острого гепатита С часто не проявляются.
 Будущая мама узнаёт о наличии вируса в её организме, когда возникает хроническая форма гепатита С;
Будущая мама узнаёт о наличии вируса в её организме, когда возникает хроническая форма гепатита С; - Аутоиммунный гепатит проявляется также, как гепатит В. Но в некоторых случаях острая форма может проходить бессимптомно;
- Токсический гепатит распознать можно по повышению температуры, появлению болей в правом боку, частой тошноте и приступам рвоты, а также по желтушному цвету кожи и слизистых.
Диагностика острого гепатита при беременности
Диагностировать недуг в период беременности можно без проявления симптомов. Лабораторные исследования помогают выявить наличие вируса в организме задолго до проявления клинической картины. Если у будущей мамы появляются признаки одной из разновидности гепатита, ей необходимо обратиться к врачу.
- Доктор методом пальпации сможет заметить увеличенную печень и составить анамнез;
- Обязательно беременной надо сдать анализы крови: общий, биохимический;
- Проводится ультразвуковое исследование, которое помогает узнать о состоянии печении, оценить её размеры и исключить вероятность развития опухоли;
- Биопсия для беременных проводится в крайних случаях, если жизни будущей мамы угрожает опасность.

Чем опасен острый гепатит в период беременности?
- Наиболее опасным осложнением заболевания является цирроз печени. Это заболевание, при котором поражаются клетки важного органа, наблюдается венозное расширение вен. Если происходит разрыв вены, возможно открытие кровотечения. Цирроз печени может привести к летальному исходу;
- Иногда острый гепатит оказывает негативное воздействие на плод. Особенно опасно заболевание на ранних сроках, когда происходит формирование органов и систем будущего малыша. У ребёнка может возникнуть гипоксия, что негативно сказывается на его развитии;
- Также может произойти естественное прерывание беременности или рождение мёртвого младенца;
- Роды, произошедшие в период острого гепатита, могут ухудшить течение заболевания. Но и прерывание беременности в этом случае противопоказано. После родов высока вероятность открытия кровотечения, так как происходит нарушение свёртываемости крови.

Что можете сделать вы
Самостоятельное лечение при любой разновидности острого гепатита у беременной недопустимо. Тем более нельзя использовать методы народной медицины, так как они могут навредить не только маме, но и будущему малышу.
При назначенном лечении беременной необходимо его придерживаться. В случае назначенной диеты, которая обычно играет не последнюю роль в лечении заболевания, будущая мама должна её соблюдать. Приёмы пищи не должны быть редкими, но питаться ей необходимо маленькими порциями.
Что делает врач
Обычно лечение острого гепатита у беременной независимо от причины возникновения проводится в стенах стационара под постоянным наблюдением врачей. Обязателен постельный режим, полноценный отдых.
- В случае вирусного гепатита, назначаются безопасные при беременности препараты, устраняющие возбудителя;
- Если гепатит аутоиммунный будут назначены гормональные средства и глюкортикоиды;
- При токсическом гепатите беременная должна пройти дезинтоксикационную терапию и принимать гепатопротекторы.

Предотвратить заболевание можно в некоторых случаях:
- Для того чтобы не заразиться острым вирусным гепатитом, беременной следует ограничить общение с заражённым человеком и не пользоваться его вещами;
- Эффективным средством является вакцинация против гепатита В. Беременным её могут сделать в случае, если она переезжает в местность, где это заболевание наблюдается часто;
- Для предотвращения острого гепатита А будущая мама должна мыть руки перед едой, после туалета и улицы. Также надо тщательно мыть овощи и фрукты, употреблять очищенную или кипячёную воду;
- Чтобы не заразиться гепатитом С, необходимо не посещать сомнительные салоны красоты и медицинские учреждения, где не соблюдаются санитарные правила;
- Предотвратить острый аутоиммунный гепатит во время беременности сложно из-за неизвестностной причины недуга. Но врачи советуют в кратчайшие сроки вылечивать вирусные заболевания и принимать препараты на основе интерферона с осторожностью;
- Чтобы не допустить развитие токсического гепатита, будущая мама не должна употреблять алкоголь и некоторые лекарственные препараты длительный период.

Вооружайтесь знаниями и читайте полезную информативную статью о заболевании острый гепатит при беременности. Ведь быть родителями – значит, изучать всё то, что поможет сохранять градус здоровья в семье на отметке «36,6».
Узнайте, что может вызвать недуг острый гепатит при беременности, как его своевременно распознать. Найдите информацию о том, каковы признаки, по которым можно определить недомогание. И какие анализы помогут выявить болезнь и поставить верный диагноз.
В статье вы прочтёте всё о методах лечения такого заболевания, как острый гепатит при беременности. Уточните, какой должна быть эффективная первая помощь. Чем лечить: выбрать лекарственные препараты или народные методы?
Также вы узнаете, чем может быть опасно несвоевременное лечение недуга острый гепатит при беременности, и почему так важно избежать последствий. Всё о том, как предупредить острый гепатит при беременности и не допустить осложнений. Будьте здоровы!
Будьте здоровы!
Иммунизация при беременности и грудном вскармливании: Канадское руководство по иммунизации
Для медицинских работников
Последняя полная версия главы (см. Таблицу обновлений) : апрель 2018 г.
апрель 2018 г. — Глава была пересмотрена и обновлена в соответствии с обновленным Национальным консультативным комитетом по иммунизации (NACI) Заявление об иммунизации беременных бесклеточными вакцина против коклюша (Tdap).
- Новая рекомендация: одну дозу вакцины Tdap следует вводить при каждой беременности.Обоснование: Трансплацентарный перенос антител новорожденным обеспечивает защиту в течение первых 2 месяцев жизни, когда заболеваемость и смертность самые высокие, в идеале между 27 и 32 неделями беременности.
Дополнительные обновления включают:
- Соображения относительно введения иммуноглобулина и следующих вакцин: конъюгированная четырехвалентная менингококковая вакцина, менингококковая вакцина B, желтая лихорадка, японский энцефалит.

- Данные об эффективности и безопасности вакцинации против вируса папилломы человека (ВПЧ) во время беременности ограничены.Рассмотрите возможность сообщения производителю вакцины о контакте с вакциной против ВПЧ во время беременности.
- Вакцины, содержащие тимеросал, безопасны во время беременности и должны применяться по показаниям.
- Инактивированные вакцины, если они доступны и показаны, предпочтительнее живых аттенуированных вакцин.
Живая вакцина против опоясывающего герпеса противопоказана при беременности. Неизвестно, секретируется ли он с грудным молоком.
На этой странице
Обратите внимание: Национальный консультативный комитет по иммунизации (NACI) признает, что не все люди, рожающие или кормящие грудью, будут идентифицировать себя как женщины или матери.В целях данной главы используются термины «женщина», «женщины», «мать» и «мать», но их следует рассматривать как применимые к тем лицам, которые не идентифицируют себя как женский пол, но являются родителями, вынашивающими ребенка. плод или грудное вскармливание младенца.
плод или грудное вскармливание младенца.
Введение
Беременность дает возможность поставщикам медицинских услуг оценить статус иммунизации. Беременность связана с измененным иммунным ответом, а при некоторых инфекционных заболеваниях — с повышенным риском инфицирования и повышенным риском тяжелых исходов после инфицирования.Плод, новорожденный и младенец раннего возраста также могут быть поражены инфекциями, которые могут привести к врожденным аномалиям, нарушению роста плода или тяжелым неонатальным заболеваниям.
Одной из проблем при разработке руководств по иммунизации во время беременности и грудного вскармливания является нехватка исследований, подтверждающих рекомендации, основанные на фактах. Существует лишь несколько методологически надежных исследований применения вакцины во время беременности и грудного вскармливания; большинство доступных данных по безопасности получены в результате активного эпиднадзора или из регистров, где результаты сообщаются пассивно.
При рассмотрении вакцинации во время беременности важно различать живые и инактивированные вакцины. Нет никаких теоретических оснований подозревать, что инактивированные вакцины связаны с повышенным риском нежелательных явлений при введении во время беременности, и данные активных и пассивных систем эпиднадзора подтверждают безопасность некоторых вакцин. Живые вакцины, как правило, не следует вводить во время беременности из-за теоретического риска причинения вреда плоду в случае передачи штамма вакцины плоду.
Целью вакцинации во время беременности является защита матери, плода и новорожденного. Несмотря на то, что беременность является иммунологически измененным состоянием, реакция на вакцины адекватна. Клинические испытания коклюша, столбнячного анатоксина и инактивированной полиовакцины, вводимой во время беременности, продемонстрировали нормальный иммунологический ответ у взрослых.
В идеале, иммунизационный статус лиц детородного возраста должен регулярно проверяться, а вакцины обновляться по мере необходимости. Живые вакцины, например, можно вводить во время планирования репродуктивного здоровья, до зачатия, с рекомендацией избегать беременности в течение как минимум 28 дней после иммунизации.
Живые вакцины, например, можно вводить во время планирования репродуктивного здоровья, до зачатия, с рекомендацией избегать беременности в течение как минимум 28 дней после иммунизации.
Преимущества иммунизации во время беременности для матери
Вакцины, рекомендуемые для защиты здоровья беременной женщины, включают:
- вакцина против гриппа инактивированная
- Бесклеточная коклюшная вакцина (вводимая в виде столбнячного анатоксина, дифтерийного анатоксина, бесклеточной коклюшной вакцины)
- Вакцина против гепатита В, если она восприимчива и имеет постоянный риск заражения
- Вакцина против гепатита А при тесном контакте с человеком, больным гепатитом А, или при поездке в эндемичную зону
- Вакцина против менингококковой инфекции в условиях вспышки или после контакта, или при показаниях по состоянию здоровья
- Пневмококковая полисахаридная вакцина с конъюгированной вакциной или без нее, если указано медицинское состояние
- любая другая инактивированная вакцина, если на это указывает воздействие (например,грамм.
 бешенство), путешествие (например, инактивированная вакцина против брюшного тифа) или заболевание (например, аспления).
бешенство), путешествие (например, инактивированная вакцина против брюшного тифа) или заболевание (например, аспления).
Безопасность иммунизации при беременности для матери
Инактивированные вакцины считаются безопасными при введении во время беременности. Реакции после вакцинации инактивированными вакцинами обычно ограничиваются местом инъекции. После иммунизации инактивированными вакцинами не наблюдалось увеличения анафилактических реакций или событий, которые могли бы вызвать преждевременные роды.
Преимущества иммунизации во время беременности для плода и младенца
Благоприятные эффекты иммунизации во время беременности для плода и новорожденного хорошо документированы. Вакцинация во время беременности защищает мать от болезней, которые можно предотвратить с помощью вакцин, которые в противном случае могут быть переданы плоду или младенцу. Кроме того, защитные концентрации антител передаются плоду трансплацентарно, что приводит к усилению защиты ребенка в раннем постнатальном периоде.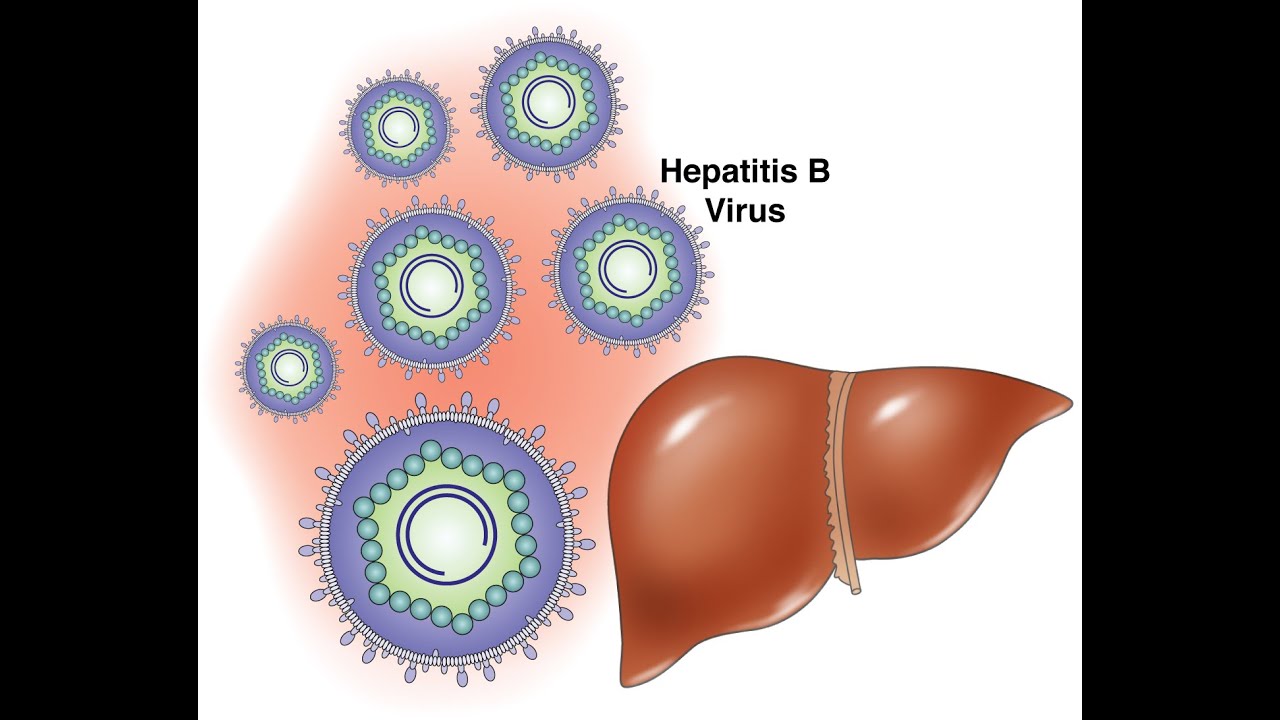 В большинстве случаев трансплацентарный перенос антител происходит в третьем триместре, а период полувыведения этих антител у новорожденного обычно составляет от 4 до 6 недель. Концентрация антител, полученных трансплацентарно, в течение первого года жизни постепенно снижается.
В большинстве случаев трансплацентарный перенос антител происходит в третьем триместре, а период полувыведения этих антител у новорожденного обычно составляет от 4 до 6 недель. Концентрация антител, полученных трансплацентарно, в течение первого года жизни постепенно снижается.
Безопасность иммунизации во время беременности для плода и младенца
Нет теоретических оснований ожидать побочных эффектов у плода или младенца после вакцинации инактивированными вакцинами во время беременности.Нет опубликованных данных, свидетельствующих о том, что разрешенные в настоящее время инактивированные вакцины являются тератогенными или эмбриотоксичными или приводят к определенным неблагоприятным исходам беременности.
Национальный консультативный комитет по иммунизации (NACI) пришел к выводу, что вакцины, содержащие тимеросал (теперь только в многодозовых флаконах с вакциной против гриппа и вакциной против гепатита B), безопасны при беременности и должны использоваться по показаниям.
В общем, живые аттенуированные вирусные или бактериальные вакцины противопоказаны беременным, так как теоретически существует риск для плода; однако, когда преимущества перевешивают этот теоретический риск, можно рассмотреть возможность вакцинации живой аттенуированной вакциной (например,грамм. во время вспышки краснухи).
Иммунизация во время беременности
Таблицы 1 и 2 содержат сводные рекомендации по иммунизации во время беременности.
Рекомендуемые вакцины
Инактивированная вакцина против гриппа
Все беременные женщины , на любой стадии беременности, должны получать инактивированную вакцину против гриппа во время каждой беременности из-за повышенного риска заболеваемости, связанной с гриппом; данные о неблагоприятных исходах для новорожденных, связанных с материнским гриппом; доказательства того, что вакцинация во время беременности снижает риск мертворождения и защищает новорожденных от гриппа и госпитализации, связанной с гриппом; и доказательства того, что младенцы, рожденные в сезон гриппа у реципиентов противогриппозной вакцины, с меньшей вероятностью будут преждевременными, маленькими для гестационного возраста или низкой массой тела при рождении.
Имеются убедительные доказательства безопасности инактивированной вакцины против гриппа во время беременности. Активное наблюдение после вакцинации против гриппа во время беременности не показало доказательств вреда для матери или плода, связанного с вакцинацией против гриппа. Хотя совокупный размер выборки этих исследований относительно невелик, особенно для иммунизации в первом триместре, пассивный эпиднадзор не вызывает никаких опасений относительно безопасности, несмотря на широкое использование вакцины против гриппа во время беременности на протяжении нескольких десятилетий.Эпиднадзор за применением как адъювантной, так и неадъювантной вакцины против пандемического гриппа h2N1 (ph2N1) более чем 100 000 беременных женщин в Канаде и почти 500 000 беременных женщин в Европе не выявил каких-либо проблем с безопасностью.
Во время сезона гриппа, если вакцина против гриппа не была получена во время беременности, ее следует сделать как можно раньше после родов, предпочтительно до выписки из больницы.
Дополнительную информацию см. В главе Канадского руководства по иммунизации о гриппе и Положении о вакцине против сезонного гриппа.
Противококлюшная вакцина (вводимая в виде столбнячного анатоксина, дифтерийного анатоксина, бесклеточной коклюшной вакцины)
Всем беременным женщинам следует вводить вакцину против столбняка, дифтерийного анатоксина, бесклеточного коклюша (Tdap) во время каждой беременности, независимо от их иммунизации Tdap. Было показано, что иммунизация Tdap во время беременности безопасна и эффективна для предотвращения коклюша новорожденных и младенцев. Высокие уровни антител передаются плоду, защищая новорожденного от коклюша в течение первых двух месяцев жизни, когда заболеваемость и смертность от коклюшной инфекции самые высокие.В идеале вакцинация должна вводиться между 27 и 32 неделями беременности. Иммунизация между 13 и 26 неделями беременности может рассматриваться в ситуациях, когда может быть повышенный риск преждевременных родов. Хотя предпочтительно, чтобы иммунизация проводилась заблаговременно до родов (т. Е. За 4 недели), чтобы обеспечить оптимальную передачу материнских антител, если она не была сделана раньше, ее следует проводить в любое время до родов, чтобы обеспечить частичную защиту и предотвратить заражение материнским коклюшем и последующая передача новорожденному.
Хотя предпочтительно, чтобы иммунизация проводилась заблаговременно до родов (т. Е. За 4 недели), чтобы обеспечить оптимальную передачу материнских антител, если она не была сделана раньше, ее следует проводить в любое время до родов, чтобы обеспечить частичную защиту и предотвратить заражение материнским коклюшем и последующая передача новорожденному.
Было показано, что введение столбнячного анатоксина во время беременности предотвращает инфицирование новорожденных столбняком и смерть в странах с высокими показателями неонатального столбняка.
Дополнительную информацию см. В главах по вакцине против коклюша, столбнячного анатоксина и дифтерийного анатоксина в части 4.
Вакцина против гепатита B (HB)
Все беременные женщины должны регулярно проходить тестирование на поверхностный антиген гепатита B (HBsAg) при каждой беременности (если уже не известно, что они обладают иммунитетом к вирусу гепатита B (HBV) или носителями HBV), чтобы новорожденному можно было провести профилактику HB, если указано.
Острая инфекция HB у беременной женщины может привести к тяжелому заболеванию матери и хронической инфекции у младенца. Беременной женщине, у которой нет маркеров инфекции HB (антитела HB и HbsAg отрицательные), но которая имеет высокий риск заражения HB, следует предложить полную серию вакцины против HB при первой возможности во время беременности и провести тестирование на антитела. Иммунизация вакциной против HB во время беременности оказалась безопасной.
Дополнительную информацию см. В вакцине против гепатита В в части 4.
Вакцины, которые могут быть показаны
Haemophilus influenzae вакцина типа b (Hib)
Вакцина против Hib следует рассматривать во время беременности, если она показана при заболевании с высоким риском заболевания Hib. Хотя вакцина против Hib не изучалась во время беременности, нет никаких теоретических оснований подозревать, что могут произойти побочные эффекты для матери или ребенка. Для получения дополнительной информации см. Вакцину против Haemophilus influenzae типа b в части 4 и иммунизацию лиц с ослабленным иммунитетом и иммунизацию лиц с хроническими заболеваниями в части 3.
Вакцину против Haemophilus influenzae типа b в части 4 и иммунизацию лиц с ослабленным иммунитетом и иммунизацию лиц с хроническими заболеваниями в части 3.
Вакцина против гепатита А (НА)
Гепатит А может вызвать тяжелое заболевание во время беременности, поэтому вакцину следует рассматривать для беременных женщин, когда она показана для постконтактной профилактики, для поездок в эндемичные районы или для других рисков заражения. Эффективность и безопасность вакцин против гепатита А, вводимых во время беременности, не изучалась в клинических испытаниях, но нет никаких доказательств или теоретических оснований подозревать повышенный риск нежелательных явлений для матери или ребенка.Обратитесь к вакцине против гепатита А в Части 4 для получения дополнительной информации.
Менингококковая вакцина
Конъюгированная четырехвалентная менингококковая вакцина и вакцина против менингококка B следует рассматривать во время беременности, если показано при таких обстоятельствах, как состояние здоровья с высоким риском менингококковой инфекции; поездка в зону повышенного риска; постконтактная профилактика; или во время вспышки. Хотя эти вакцины не изучались при беременности, нет никаких теоретических оснований подозревать, что будут иметь место побочные эффекты для матери или ребенка.
Хотя эти вакцины не изучались при беременности, нет никаких теоретических оснований подозревать, что будут иметь место побочные эффекты для матери или ребенка.
См. Менингококковая вакцина в Части 4 и Иммунизация лиц с ослабленным иммунитетом и Иммунизация лиц с хроническими заболеваниями в Части 3 для получения дополнительной информации.
Пневмококковая вакцина
Беременные женщины с высоким риском инвазивной пневмококковой инфекции могут, при наличии показаний, быть вакцинированы соответствующими пневмококковыми вакцинами. Нет данных, свидетельствующих о риске нежелательных явлений при иммунизации пневмококковой конъюгированной или полисахаридной вакциной во время беременности.
См. Пневмококковая вакцина в Части 4 и Иммунизация лиц с ослабленным иммунитетом и Иммунизация лиц с хроническими заболеваниями в Части 3 для получения дополнительной информации.
Вакцина против полиомиелита
Инактивированная вакцина против полиомиелита (ИПВ) может рассматриваться для неиммунных беременных женщин, которые подвергаются повышенному риску заражения диким полиовирусом. Ограниченные данные не выявили повышенного риска нежелательных явлений, связанных с вакциной ИПВ, вводимой во время беременности, и нет теоретических оснований подозревать повышенный риск нежелательных явлений.
Ограниченные данные не выявили повышенного риска нежелательных явлений, связанных с вакциной ИПВ, вводимой во время беременности, и нет теоретических оснований подозревать повышенный риск нежелательных явлений.
Дополнительные сведения см. В вакцине против полиомиелита в части 4.
Вакцина против бешенства
Если беременная женщина потенциально подвергалась заражению бешенством, поскольку бешенство неизменно приводит к летальному исходу, следует проводить постконтактную профилактику.
Если показана предконтактная профилактика, целесообразно отложить иммунизацию до наступления беременности, за исключением случаев повышенного риска заражения бешенством во время беременности, и в этом случае следует ввести вакцину.Ограниченные данные не показали повышенного риска нежелательных явлений при беременности, и нет теоретических оснований подозревать, что нежелательные явления произойдут.
Дополнительные сведения см. В разделе «Вакцина против бешенства» части 4.
Вакцины для путешествий
Японский энцефалит (ЯЭ), приобретенный во время беременности, сопряжен с риском внутриутробного инфицирования и выкидыша. Беременным женщинам, которым приходится ехать в районы с высоким риском заражения ЯЭ, следует сделать иммунизацию, поскольку риск заболевания превышает неизвестный риск вакцинации.Следует рассмотреть возможность применения инактивированной вакцины против брюшного тифа, когда она показана для поездок в эндемичные районы, если присутствуют факторы риска тяжелого заболевания. Вакцина против диареи путешественников от холеры и энтеротоксигенной Escherichia coli (ETEC) должна рассматриваться тем, кто подвержен риску тяжелого заболевания в случае заражения.
Это инактивированные вакцины, и нет никаких теоретических оснований подозревать повышенный риск побочных эффектов после иммунизации у матери или плода. Однако, поскольку эти вакцины не изучались во время беременности, введение следует рассматривать только в ситуациях высокого риска после оценки преимуществ и рисков. Живую вакцину против брюшного тифа нельзя использовать во время беременности.
Живую вакцину против брюшного тифа нельзя использовать во время беременности.
Дополнительную информацию см. В главах части 4, посвященных вакцинам.
Иммуноглобулин
Препараты иммуноглобулина могут применяться во время беременности, если это необходимо для пред- или постконтактной профилактики (корь, ветряная оспа, HA, HB, столбняк, бешенство) или в качестве заместительной терапии. Нет никаких известных или теоретических рисков для плода или беременной женщины от их приема.
Вакцины не рекомендуются
Вакцина против вируса папилломы человека (ВПЧ)
Вакцины
против ВПЧ в настоящее время не рекомендуются для использования во время беременности.Хотя вакцина против ВПЧ не была причинно связана с неблагоприятными исходами беременности или неблагоприятными событиями для развивающегося плода, данные об эффективности и безопасности вакцинации против ВПЧ во время беременности ограничены. Рекомендуется отложить начало серии вакцины против ВПЧ до завершения беременности. Если доза вакцины была случайно введена во время беременности, никаких вмешательств не показано, но завершение серии следует отложить до наступления беременности.
Если доза вакцины была случайно введена во время беременности, никаких вмешательств не показано, но завершение серии следует отложить до наступления беременности.
Реципиентам вакцины и поставщикам медицинских услуг рекомендуется сообщать производителю вакцины о любом контакте с вакциной HPV4 или HPV9 во время беременности (Merck Canada Inc.) по телефону 1-800-567-2594. О контакте с вакциной против ВПЧ2 во время беременности следует сообщать производителю вакцины (GlaxoSmithKline Inc.) по телефону 1-800-387-7374.
Дополнительные сведения см. В разделе Вакцина против вируса папилломы человека в части 4.
Рекомбинантная вакцина против опоясывающего лишая (RZV)
Эту вакцину следует использовать с осторожностью у беременных (поскольку нет данных о ее применении в этой группе населения) или кормящих грудью (поскольку влияние вакцинации на грудных детей не изучалось) .Безопасность и эффективность у лиц моложе 18 лет не изучались, и имеются ограниченные данные о его применении у лиц с ослабленным иммунитетом в возрасте 50 лет и старше.
Дополнительную информацию см. В вакцине против опоясывающего лишая (опоясывающий лишай) в Части 4.
Вакцины общего противопоказания
Введение живых аттенуированных вакцин при беременности обычно противопоказано, поскольку существует теоретический риск инфицирования плода.
Вакцина против кори, паротита и краснухи (MMR)
Хотя вакцина MMR обычно противопоказана при беременности, в ситуациях, когда потенциальная польза может перевешивать риски, например, во время вспышек кори или краснухи, вакцинация может быть рассмотрена.Инфекция краснухи во время беременности часто вызывает синдром врожденной краснухи, который может привести к выкидышу, мертворождению или порокам развития плода. Корь во время беременности повышает риск преждевременных родов, самопроизвольного аборта и рождения детей с низкой массой тела. На сегодняшний день нет доказательств тератогенного или другого побочного эффекта вакцины MMR, вводимой во время беременности. Следовательно, непреднамеренная иммунизация вакциной MMR не является причиной для прерывания беременности.
Беременным женщинам, не имеющим документально подтвержденных лабораторных свидетельств иммунитета против краснухи или предшествующей иммунизации вакциной, содержащей краснуху, следует проводить серологический скрининг на антитела к краснухе.Серонегативные пациенты должны получить вакцину MMR, при этом первая доза вводится в послеродовом периоде перед выпиской из больницы (если они недавно не получали резус-иммуноглобулин (RhIg) или другие продукты крови). Если показано для защиты от кори или паротита, вторую дозу MMR следует вводить через 4 недели или более после первой. Информацию о послеродовой иммунизации MMR женщин, получавших RhIg или другие продукты крови, см. В разделе «Продукты крови, человеческий иммуноглобулин и сроки иммунизации» в Части 1.
Дополнительную информацию, включая руководство по постконтактной профилактике с помощью иммуноглобулина против кори для восприимчивых беременных женщин, подвергшихся воздействию кори, см. В разделах «Вакцина против кори, вакцина против эпидемического паротита и вакцина против краснухи» в Части 4.
Гепатит Адалах? — Танда, Пеньебаб, Геджала, Кара Менгобати
Хати мерупакан намаз сату орган ян палинг пэнтинг. Орган ini berperan sebagai gudang Untuk menimbun gula, lemak, витамин дан gizi. Memerangi racun dalam tubuh seperti alkohol, menyaring produk-produk yang tidak berguna lagi dari darah дан бертиндак sebagai semacam pengaruh bagian tubuh yang menjamin terjadinya keseimbangan zat-zat kimia dalam sistem it.
Салах сату penyakit янь серинг menyerang органа hati yaitu penyakit гепатит. Pastinya Anda sering mendengar tentang penyakit tersebut. Penyakit ini merupakan peradangan dari organ hati karena toxin, seperti kimia atau obat ataupun agent penyebabgt; инфекция янь дисебабкан олех berbagai вирус макама tergantung pada jenis hepatitisnya.
Иклан дари HonestDocs
Пакет Ваксин Гепатит В Ди НК Клиника здоровья
Cegah Penyakit Hepatitis B dengan Vaksin. Пакет ini termasuk 3x suntik vaksin Hepatitis B, biaya registrasi, konsultasi dengan dokter, dan pemeriksaan tanda-tanda vital.
Песан Секаранг
Terjadinya hepatitis sudah mulai mengalami peningkatan khususnya di Indonesia. Walalupun mengalami peningkatan kejadian, минимум информации tentang penyakit ini menyebabkan kebanyakan masyarakat kurang waspada terhadap penularan penyakit ini. Berikut artikel ini akanmbahas lebih lanjut mengenai penyakit hepatitis. Selamatmbaca.
Apa sih penyakit hepatitis itu?
вирус гепатита merupakan istilah yang digunakan Untuk инфекси hati yang DISBABKAN OLEH вирус, идентифицирующий вирус penyakit dilakukan terus menerus, вирус тетапиаген A, B, C, D, E, F дан G terhitung kira-kira 95% вирус гепатита.Penyakit hepatitis yang sering ditemukan di Indonesia yaitu penyakit Гепатит A, гепатит B, дан гепатит C.
Hepatitis A rute penularan yaitu melalui kontaminasi oral-fekal, HVA terdapat dalam makanan dan air yang terkontaminasi. Potensi penularan Infksi Hepatitis ini melalui sekret saluran cerna. Umumnya terjadi didaerah kumuh berupa endemik. Гепатит A pada umumnya dapat di tulari melalui mulut, misalnya melalaui gelas atau sendok bekas yang di pakai penderita hepatitis A.Terkadang dapat juga melalui keringat penderita atau melalui jarum suntik bekas yang di pakai pada penderita гепатит А.
Гепатит A pada umumnya dapat di tulari melalui mulut, misalnya melalaui gelas atau sendok bekas yang di pakai penderita hepatitis A.Terkadang dapat juga melalui keringat penderita atau melalui jarum suntik bekas yang di pakai pada penderita гепатит А.
Гепатит В, вирус пенуларана ini melalui rute tranfusi darah, jarum suntik, atau hubungan seks. Голонган ян бересико тингги адалах мерека ян
Экономическая эффективность противовирусной терапии на поздних сроках беременности для предотвращения перинатальной передачи вируса гепатита В [PeerJ]
1 Кафедра инфекционных заболеваний, Вторая больница Сианьского университета Цзяотун, Сиань, Китай
2 Кафедра эпидемиологии и биостатистики, Медицинский факультет Сианьского университета Цзяотун, Сиань, Китай
3 Кафедра педиатрии, Вторая дочерняя больница Сианьского университета Цзяотун, Сиань, Китай
- DOI
- 10.7717 / peerj.1709
- Опубликован
- Принято
- Поступило
- Академический редактор
- Пол Тулкенс
- Тематические области
- Политика здравоохранения, Инфекционные болезни, Педиатрия, Общественное здравоохранение, Женское здоровье
- Ключевые слова
- Экономически выгодно, Беременность, Ламивудин, Телбивудин, Тенофовир, Вирус гепатита В, Перинатальная передача
- Авторское право
- © 2016 Wang et al.
- Лицензия
- Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение, воспроизведение и адаптацию на любом носителе и для любых целей при условии, что это правильно указано. Для указания авторства необходимо указать автора (авторов), название, источник публикации (PeerJ) и либо DOI, либо URL-адрес статьи.

- Цитируйте эту статью
- Ван В., Ван Дж, Данг С., Чжуан Г.2016. Экономическая эффективность противовирусной терапии на поздних сроках беременности для предотвращения перинатальной передачи вируса гепатита В. PeerJ 4: e1709 https://doi.org/10.7717/peerj.1709
Абстрактные
Справочная информация. Инфекции, вызванные вирусом гепатита B (HBV), передаются перинатально от хронически инфицированных матерей. Дополнительная противовирусная терапия ламивудином (LAM), телбивудином (LdT) или тенофовиром (TDF) на поздних сроках беременности может существенно снизить перинатальную передачу HBV по сравнению с одной постнатальной иммунопрофилактикой (IP).Однако экономическая эффективность этих мер не ясна.
Цель. В этом исследовании оценивалась экономическая эффективность с точки зрения общества дополнительных противовирусных агентов для предотвращения перинатальной передачи HBV у матерей с высокой вирусной нагрузкой (> 6 log 10 копий / мл).
Me
Иммунизация во время беременности — Infogalactic: ядро планетарных знаний
Иммунизация во время беременности , то есть введение вакцины беременной женщине, не является рутинным мероприятием, поскольку обычно вакцинация предпочтительнее вводить либо до зачатия или в послеродовом периоде.Когда используется повсеместная вакцинация, риск контакта невакцинированной беременной пациентки с сопутствующей инфекцией невелик, что позволяет в целом отложить плановые вакцинации до послеродового периода. Тем не менее, иммунизация во время беременности может происходить либо непреднамеренно, либо быть показана в особой ситуации, когда представляется целесообразным снизить риск конкретного заболевания для потенциально зараженной беременной женщины или ее плода.
Как правило, вакцинация живым вирусом или бактериями во время беременности противопоказана.
Живая аттенуированная бактериальная вакцина
Вакцина
БЦЖ применяется против туберкулеза и противопоказана при беременности.
Инактивированная бактериальная вакцина
Инактивированная бактериальная вакцина используется во время беременности для женщин с особым риском заражения и заболевания. Вакцинация против пневмококковой или менингококковой инфекций или брюшного тифа не выявляет подтвержденных побочных эффектов в отношении плода, однако данные ограничены. Дети до 2 лет или те, кто проводит время в группах (например, в детском саду или яслях), могут подвергаться более высокому риску заражения пневмококковой инфекцией. [1] Пневмококковая инфекция может вызывать серьезные заболевания, такие как пневмония и менингит. [2] Обзор пневмококковой вакцины при беременности показал, что недостаточно исследований, чтобы утверждать, что эта вакцинация снижает количество детей, у которых развивается пневмококковая инфекция. [3]
Беременные женщины, младенцы и младенцы подвержены риску серьезных заболеваний, вызванных вирусом гриппа (гриппа). [4] Обзор haemophilus influenza типа B (Hib) и вирусного гриппа выявил одно хорошее исследование, которое показало, что вакцина против гриппа снижает число женщин и младенцев, заболевших гриппом. [5] Hib может вызывать бактериальный менингит и пневмонию. [6] В обзоре не было найдено достаточных исследований, чтобы показать, снижает ли вакцинация Hib количество матерей и младенцев с Hib. [7] Требуются дополнительные исследования. [8]
[5] Hib может вызывать бактериальный менингит и пневмонию. [6] В обзоре не было найдено достаточных исследований, чтобы показать, снижает ли вакцинация Hib количество матерей и младенцев с Hib. [7] Требуются дополнительные исследования. [8]
Гепатит B (Hep B) — это инфекция печени, которая может передаваться от матери к ребенку при рождении и часто может передаваться детям до 5 лет от других инфицированных детей. [9] Здоровые взрослые, которые заражаются гепатитом B, часто выздоравливают, но у младенцев и детей гораздо больше шансов заболеть хроническим (пожизненным) гепатитом B. [10] Хронический гепатит B может привести к раку печени. [11] Это гораздо более распространено в странах с низким уровнем дохода. [12] Было высказано предположение, что вакцинация матерей против гепатита B во время беременности может снизить риск заражения ребенка. На данный момент недостаточно исследований, чтобы показать, что вакцинация против гепатита B безопасна во время беременности. [13] Требуются дополнительные исследования. [14]
[13] Требуются дополнительные исследования. [14]
Данные о вакцинации против сибирской язвы во время беременности очень ограничены, но не показывают подтвержденного воздействия на плод.
Токсоиды
Столбнячные анатоксины безопасны во время беременности и применяются во многих странах мира для предотвращения столбняка новорожденных. Всемирная организация здравоохранения (ВОЗ) заявляет, что более 180 000 новорожденных умирают, и более 30 000 женщин умирают ежегодно от столбняка. Столбняк новорожденных обычно передается ребенку через нестерильные инструменты, которые используются для перерезания пуповины [15] , или через другие нечистые действия при родах. [16] Противостолбнячная вакцина (столбнячный анатоксин) оказалась успешной в предотвращении развития столбняка и смерти детей от столбняка. [17] Американский конгресс акушеров и гинекологов (ACOG) рекомендует следующий график вакцинации беременных женщин —
- График, если никогда не вакцинировался: три дозы в 0, 4 и 6–12 месяцев
- Назначьте, если иммунизация неизвестна: минимум две дозы ** в конце второго или третьего триместра.
 Национальная бизнес-группа по здоровью (NBGH) заявляет, что анализ беременных женщин, получивших не менее двух доз, имел 98% эффективность вакцины против столбняка (NBGH, 2011).
Национальная бизнес-группа по здоровью (NBGH) заявляет, что анализ беременных женщин, получивших не менее двух доз, имел 98% эффективность вакцины против столбняка (NBGH, 2011). - Не применять при беременности: доза в послеродовом периоде
- Одной из доз во время беременности должен быть Tdap ** (ACOG, 2012).
Ссылки: Американский колледж акушеров и гинекологов (ACOG), Заключение комитета (2012). Обновленная информация об иммунизации и беременности: вакцинация от столбняка, дифтерии и коклюша. 521 (119), 690–1. Получено с http://www.acog.org/Resources_And_Publications/Committee_Opinions/Committee_on_ Obstetric_Practice / Update_on_Immunization_and_Pregnancy_Tetanus_Diphtheria_and_ Pertussis_Vaccination
Национальная бизнес-группа по здоровью.(2011). Столбняк (иммунизация) для беременных. Получено с http://www.businessgrouphealth.org/preventive/topics/tetanus.cfm#9
.
Департамент по обеспечению безопасной беременности, Всемирная организация здравоохранения (2007 г. ), Стандарты ухода за матерями и новорожденными. Получено с http://whqlibdoc.who.int/hq/2007/a91272.pdf
), Стандарты ухода за матерями и новорожденными. Получено с http://whqlibdoc.who.int/hq/2007/a91272.pdf
Иммуноглобулины
Иммунные глобулины используются для постконтактной профилактики и не связаны с сообщениями о вреде для плода. Такие агенты рассматриваются у беременных женщин, инфицированных гепатитом В, бешенством, столбняком, ветряной оспой и гепатитом А.
Актуальную информацию о вакцинации и беременности можно получить в CDC. [1]
Список литературы
- ↑ [1. http://www.cdc.gov/pneumococcal/about/risk-transmission.html 1. http://www.cdc.gov/pneumococcal/about/risk-transmission.html]. Проверено 25 апреля 2016 г.
- ↑ [1. http://www.cdc.gov/pneumococcal/about/risk-transmission.html 1. http: // www.cdc.gov/pneumococcal/about/risk-transmission.html]. Проверено 25 апреля 2016 г.
- ↑ Чайхонгвонгваттхана, юг; Ямасмит, Вт; Limpongsanurak, S; Лумбиганон, П; Толоса, Дж. Э. (23 января 2015 г.). «Пневмококковая вакцинация во время беременности для предотвращения заражения младенцев». Кокрановская база данных систематических обзоров . 1 : CD004903. PMID 25613573.
- ↑ Салам, РА; Дас, JK; Dojo Soeandy, C; Ласси, З.С.; Бхутта, З.А. (9 июня 2015 г.). «Влияние вакцинации против Haemophilus influenzae типа B (Hib) и вирусного гриппа во время беременности на улучшение показателей здоровья матери, новорожденного и младенца». Кокрановская база данных систематических обзоров . 6 : CD009982. PMID 26059051.
- ↑ Салам, РА; Дас, JK; Dojo Soeandy, C; Ласси, З.С.; Бхутта, З.А. (9 июня 2015 г.).«Влияние вакцинации против Haemophilus influenzae типа B (Hib) и вирусного гриппа во время беременности на улучшение показателей здоровья матери, новорожденного и младенца». Кокрановская база данных систематических обзоров . 6 : CD009982. PMID 26059051.
- ↑ [4. http://www.cdc.gov/vaccines/hcp/vis/vis-statements/hib.html 4. http://www.cdc.gov/vaccines/hcp/vis/vis-statements/hib.html]. Проверено 25 апреля 2016 года.
- ↑ Салам, РА; Дас, JK; Dojo Soeandy, C; Ласси, З.С.; Бхутта, З.А. (9 июня 2015 г.). «Влияние вакцинации против Haemophilus influenzae типа B (Hib) и вирусного гриппа во время беременности на улучшение показателей здоровья матери, новорожденного и младенца». Кокрановская база данных систематических обзоров . 6 : CD009982. PMID 26059051.
- ↑ Салам, РА; Дас, JK; Dojo Soeandy, C; Ласси, З.С.; Бхутта, З.А. (9 июня 2015 г.). «Влияние вакцинации против Haemophilus influenzae типа B (Hib) и вирусного гриппа во время беременности на улучшение показателей здоровья матери, новорожденного и младенца». Кокрановская база данных систематических обзоров . 6 : CD009982. PMID 26059051.
- ↑ [5. http: // www.who.int/mediacentre/factsheets/fs204/en/ 5. http://www.who.int/mediacentre/factsheets/fs204/en/]. Проверено 25 апреля 2016 г.
- ↑ [5. http://www.who.int/mediacentre/factsheets/fs204/en/ 5. http://www.who.int/mediacentre/factsheets/fs204/en/]. Проверено 25 апреля 2016 г.
- ↑ [5. http: // www.who.int/mediacentre/factsheets/fs204/en/ 5. http://www.who.int/mediacentre/factsheets/fs204/en/]. Проверено 25 апреля 2016 г.
- ↑ [5. http://www.who.int/mediacentre/factsheets/fs204/en/ 5. http://www.who.int/mediacentre/factsheets/fs204/en/]. Проверено 25 апреля 2016 г.
- ↑ Сангкомкамханг, США; Лумбиганон, П; Лаопайбун, М. (11 ноября 2014 г.).«Вакцинация против гепатита В во время беременности для предотвращения заражения младенцев». Кокрановская база данных систематических обзоров . 11 : CD007879. PMID 25385500.
- ↑ Сангкомкамханг, США; Лумбиганон, П; Лаопайбун, М. (11 ноября 2014 г.). «Вакцинация против гепатита В во время беременности для предотвращения заражения младенцев». Кокрановская база данных систематических обзоров . 11 : CD007879.PMID 25385500.
- ↑ Демичели, В; Барале, А; Риветти, А (6 июля 2015 г.). «Вакцины для женщин для профилактики столбняка новорожденных». Кокрановская база данных систематических обзоров . 7 : CD002959. PMID 26144877.
- ↑ http://www.who.int/immunization/diseases/MNTE_initiative/en/.Проверено 25 апреля 2016 г.
- ↑ Демичели, В; Барале, А; Риветти, А (6 июля 2015 г.). «Вакцины для женщин для профилактики столбняка новорожденных». Кокрановская база данных систематических обзоров . 7 : CD002959. PMID 26144877.
- Заключение комитета ACOG, номер 282, январь 2003 г. (Obstet G
Общие тесты, выполняемые во время беременности
У вас есть ребенок! Поздравляю! Теперь, когда вы беременны, вы увидите своего акушера-гинеколога много, и он проведет кучу тестов.
Важно понимать, для чего нужны все эти тесты и что они говорят вам о вашем ребенке.
Мы проконсультировались с The Absolute Beginners Guide to Pregnancy , чтобы получить некоторые ответы.
Во время вашего первого визита врач проведет тщательный гинекологический осмотр. Ваша шейка матки будет проверена, и будет проведено клиническое пельвиметрическое обследование, во время которого врач использует свои руки, чтобы оценить размер костей таза, чтобы определить, подходит ли ваша анатомия для естественных родов.
Другие области, требующие проверки, — это грудь, сердце и легкие. Врач, вероятно, не будет повторно проверять шейку матки до тех пор, пока на это не будет медицинских показаний, например, если есть опасения по поводу преждевременных родов или если женщина действительно рожает.
Вот некоторые из наиболее распространенных тестов, которые будут выполняться большинству женщин. Очевидно, что все назначенные тесты зависят от вашего врача, поэтому, если вы не получите конкретный тест, не паникуйте. Ваш врач может не подумать, что вам необходимо иметь именно этот препарат.
CBC
Один из первых анализов, который вы получите, — это общий анализ крови. Этот тест проверяет ваш гематокрит и гемоглобин, а также количество тромбоцитов. Перевод для обычных людей, таких как мы: Гемоглобин и гематокрит измеряют ваш потенциал для анемии.
Почему это важно (гематокрит и гемоглобин): Женщин, страдающих анемией, необходимо выявить задолго до родов, чтобы терапия могла улучшить их низкий показатель крови. Физиологическая анемия может быть проблемой для пациента.
Почему это важно (количество тромбоцитов): Потому что при родах женщина теряет в среднем пол-литра крови. Подсчет тромбоцитов определяет способность крови к свертыванию. При низком уровне тромбоцитов пациент рискует умереть от кровотечения.
Экран для мочи
Анализ мочи в первую очередь проводится для выявления инфекций мочевыводящих путей (неудивительно), более известных как ИМП. Иногда анализ мочи может выявить другие нарушения функции почек, такие как избыток сахара или белка.
Беременные женщины более склонны к ИМП, чем обычно. Если скрининг дает положительный результат на инфекцию, врач часто назначает посев, чтобы определить, какие организмы ответственны за инфекцию. Таким образом врач может определить чувствительность к антибиотикам, выясняя, какой антибиотик будет наиболее эффективным против конкретного организма.
Почему это важно: Потому что ИМП могут привести к инфекциям почек. Если инфекция будет прогрессировать, это может привести к пагубным последствиям для беременности, а также к увеличению риска сепсиса (серьезной опасной для жизни инфекции, связанной с кровью) у матери.
Группа крови, резус-статус и анализ антител
Анализы крови позволят проверить вашу группу крови, ваш резус-статус и выявить антитела. Необходимо проверить вашу группу крови, чтобы избежать возможного смешивания крови в случае необходимости переливания.
резус-отрицательных женщин необходимо идентифицировать заранее, чтобы их можно было рассматривать в качестве кандидатов на RhoGAM, иммуноглобулин, который вводится на 28 неделе беременности и в течение 72 часов после родов, чтобы мать не стала резус-сенсибилизированной.Иногда RhoGAM также назначают, когда существует потенциальный риск смешивания крови плода с кровью матери, например, в автомобильной аварии или при амниоцентезе.
Почему это важно (RhoGAM): Прием этого лекарства предотвращает выработку в организме матери ответа антител против резус-положительного ребенка при будущих беременностях. Скрининг на антитела выявляет антитела, как резус-фактора, так и менее распространенные, которые могут встречаться у плода или новорожденного.
Почему это важно (скрининг на антитела): Антитела могут вызывать заболевание крови у плода и новорожденного.
Экран для сифилиса
Хотя сифилис чаще встречается в городских районах США, его можно найти где угодно. Если тест на сифилис окажется положительным, проводится тест FTA (свободные трепонемные антитела). Если этот тест положительный, то официально диагностирован сифилис.
Когда женщина беременна, единственное лекарство от сифилиса, которое она может принимать, — это пенициллин. Если бы она не была беременна, ее можно было бы лечить другими лекарствами.
Почему это важно: В целом, нелеченый сифилис может передаваться плоду или эмбриону как минимум в 50 процентах всех беременностей, вызывая серьезные проблемы с ребенком, не последней из которых является смерть.
Экран от краснухи
В связи с активизацией процесса вакцинации в последние несколько лет синдром краснухи сейчас в США встречается редко; однако примерно 10 процентов беременных женщин могут быть восприимчивы к нему (что означает, что у них нет доказательств наличия антител к нему).
Если скрининговый тест покажет, что у вас нет иммунитета к краснухе (другими словами, вы можете заразиться ею), то после рождения ребенка в больнице вам сделают прививку. Вы не можете пройти вакцинацию во время беременности, потому что это живой вирус, поэтому ребенок может пострадать.
Если вы знаете, что подвержены краснухе, вам следует ограничить контакт с источниками высокого риска, такими как дети, которые могут заразиться краснухой. Обязательно держитесь подальше от всех, кого вы знаете, у кого есть вспышка вируса.
Почему это важно: Если женщина заразится во время беременности, она может передать вирус своему ребенку. Вирус может увеличить риск развития у ребенка врожденных аномалий, преждевременных родов и серьезных медицинских осложнений.
Осторожно. Даже если в детстве вам сделали прививку MMR (корь, свинка, краснуха), она может оказаться неэффективной. Краснуха более известна как разновидность кори.
Гепатит B
Женщины, которые болеют гепатитом В или были инфицированы ранее, могут передать болезнь своему младенцу во время или после родов, поэтому важно заранее обсудить, как лучше всего родить ребенка.
Почему это важно: Младенцы могут стать носителями и заболеть хроническим гепатитом.От 25 до 35 процентов инфицированных в конечном итоге умирают от цирроза или рака печени.
Пап-мазок
Мазок Папаниколау будет сделан, если вы его еще не делали в прошлом году. Врачи ищут предраковые изменения шейки матки. При необходимости они могут выполнить кольпоскопию и биопсию шейки матки для дальнейшей диагностики.
Они также проверят на хламидиоз и гонорею с помощью посева из влагалища. Лечение как хламидиоза, так и гонореи — антибиотиками.
Почему это важно (гонорея): Гонорея может вызвать потенциальную слепоту у новорожденного. Он также может вызвать хориоамнионит — инфекцию мембраны, окружающей мешок с водой, окружающий ребенка. После разрыва мешка с водой повышается частота преждевременных родов и последующих младенческих осложнений.
Почему это важно (хламидиоз): Если у матери хламидиоз, половина всех младенцев, которые проходят через ее родовые пути, заразятся инфекцией, которая может вызвать конъюнктивит или хроническую пневмонию.
Тест на ВИЧ на СПИД
Хорошо известно, что существует риск перинатальной передачи СПИДа от матери к ребенку. На самом деле скорость перехода к ребенку составляет около 30 процентов.
Женщинам с положительным результатом теста на СПИД при первоначальном обследовании будет предложен более специализированный тест, который называется вестерн-блоттинг . Если результат теста положительный, тогда диагностируется ВИЧ-инфекция и можно назначать лекарства, снижающие риск передачи инфекции ребенку.
На этом этапе женщин информируют о том, как может распространяться инфекция и как ее можно остановить. В целом врачи часто советуют больным СПИДом женщинам не беременеть.
Иногда они даже советуют им прервать беременность, потому что жизнь матери может оказаться под угрозой из-за ее подавленного иммунитета (она чрезмерно восприимчива к инфекциям), а также может быть поставлена под угрозу жизнь ребенка.
Для матери гораздо выше риск передачи болезни ребенку, если ее болезнь тяжелая или находится на поздней стадии прогрессирования.
Интересно, что ВИЧ-инфекция, похоже, очень мало влияет на беременность, хотя сама беременность может повлиять на степень ВИЧ-инфекции (усугубляя ее), поскольку подавляет иммунную систему. Похоже, что кесарево сечение не имеет преимуществ перед естественными родами; однако многие акушеры стараются избегать выполнения каких-либо процедур во время родов, которые могут увеличить вероятность смешения крови плода с кровью матери.
Почему это важно: У ребенка может быть ВИЧ-инфекция, но не полноценный СПИД.СПИД — смертельная болезнь для матери и ребенка.
ГБС
Стрептококк группы B — это штамм бактерий, присутствующий примерно у 20-25 процентов женщин. СГБ не представляет угрозы для матери, но для ребенка может быть смертельным.
Тест GBS разработан для выявления матерей, которые могут быть носителями этой бактерии. Большинство акушеров рекомендуют делать посев из влагалища и прямой кишки примерно на 36 неделе беременности.
Если тест положительный, во время родов назначают антибиотики, чтобы снизить вероятность инфицирования новорожденного.Антибиотики также будут назначены женщинам, у которых преждевременные роды или они надолго разорвали мешок с водой.
Почему это важно: Инфекция GBS является частой причиной сепсиса новорожденных и может привести к высокой смертности и заболеваемости ребенка, особенно если ребенок родился преждевременно. Однако сепсис новорожденных встречается менее чем в 1% всех рождений, поэтому он считается редким.
Гестационный диабет
Примерно у 2–3 процентов женщин во время беременности разовьется гестационный диабет (это означает, что беременность стала причиной их диабетического состояния).Как правило, это женщины, не имеющие в анамнезе и не имеющие факторов риска диабета. Из-за этого
Лечение гепатита В во время беременности
Домашний блог
Реклама
Гепатит B — это классификация вируса гепатита. Это вирус, поражающий печень и вызывающий симптомы, связанные с заболеванием печени.Эти симптомы включают желтуху, рвоту и болезненные ощущения в печени, потому что она сильно воспалена. Гепатит B редко опасен для жизни и имеет тенденцию исчезать при надлежащем уходе и лечении. Это также можно предотвратить с помощью вакцинации. Однако длительный и нелеченый случай гепатита B может нанести вред печени и вызвать цирроз печени, что является опасным для жизни состоянием. Гепатит B не вызывает сразу же симптомы желтухи, симптомы имеют тенденцию к ухудшению по мере развития болезни.Начальные симптомы связаны с плохим самочувствием, темной мочой, лихорадкой, тошнотой и рвотой. Иммунизация против гепатита B до беременности важна, чтобы заболевание не возникло во время беременности и, следовательно, не создавало риска заражения ребенка гепатитом B. Вирус присутствует в крови человека и может передаваться при переливании крови или при контакте с инфицированной кровью.
Гепатит В имеет тенденцию инфицировать человека в течение длительного периода времени. Когда человек инфицирован этим заболеванием, рекомендуется сделать прививки всем людям, регулярно контактирующим с этим человеком.У беременной матери развитие симптомов гепатита В можно подтвердить с помощью анализов крови. Важно понимать точное заболевание, потому что несколько состояний, связанных с беременностью, могут проявляться схожими симптомами. Лечение гепатита B во время беременности важно, так как во время родов мать должна быть максимально здоровой. Риск гепатита B для ребенка особенно велик во время кесарева сечения или вагинальных родов. Это когда ребенок может контактировать с инфицированной кровью.Вакцина против гепатита В после беременности будет сделана новорожденному ребенку в течение одного или двух дней после родов, когда у матери положительный результат теста на инфекцию. Младенцы, рожденные от матерей, инфицированных гепатитом В, с большой вероятностью разовьются хроническим гепатитом и будут подвержены проблемам с печенью на протяжении всей жизни, если они не будут вакцинированы при родах.

 Все беременные женщины с диагнозом «гепатит» обследование и курс лечения должны проходить в специализированной клинике в инфекционном отделении.
Все беременные женщины с диагнозом «гепатит» обследование и курс лечения должны проходить в специализированной клинике в инфекционном отделении.
 п.
п.

 Заражение происходит только через кровь, но существует риск заражения при незащищённом половом акте;
Заражение происходит только через кровь, но существует риск заражения при незащищённом половом акте; Будущая мама узнаёт о наличии вируса в её организме, когда возникает хроническая форма гепатита С;
Будущая мама узнаёт о наличии вируса в её организме, когда возникает хроническая форма гепатита С;




 бешенство), путешествие (например, инактивированная вакцина против брюшного тифа) или заболевание (например, аспления).
бешенство), путешествие (например, инактивированная вакцина против брюшного тифа) или заболевание (например, аспления).
 Национальная бизнес-группа по здоровью (NBGH) заявляет, что анализ беременных женщин, получивших не менее двух доз, имел 98% эффективность вакцины против столбняка (NBGH, 2011).
Национальная бизнес-группа по здоровью (NBGH) заявляет, что анализ беременных женщин, получивших не менее двух доз, имел 98% эффективность вакцины против столбняка (NBGH, 2011).