лечение, как проявляется у женщин, профилактика
В жизни каждой женщины наступает климактерический период, во время которого постепенно угасает репродуктивная функция. В организме происходят физиологические изменения, сопровождаемые сложной гормональной перестройкой. Происходящие трансформации, вызывают различные дискомфортные ощущения, но у некоторых женщин развивается климактерический синдром – патологическое состояние, характеризующееся расстройствами функций организма с разной степенью тяжести и продолжительности.
Что такое климактерический синдром у женщин
Климактерический или менопаузальный синдром еще называют синдромом климактерического периода, и у него может быть разная степень тяжести. Он представляет собой целый комплекс симптомов, которые указывают на расстройство функций эндокринной, нервной, сердечно-сосудистой и других системах организма.
Сам климакс не является болезнью. Под ним понимают генетически обусловленную гормональную перестройку в организме, вызванную завершением репродуктивной функции женщины. Гинекология относит климактерический синдром к патологическому состоянию, осложняющему протекание менопаузы. Он включен в Международный классификатор болезней 10-го пересмотра под №95, как нарушения менопаузы и другие нарушения в околоменопаузальном периоде.
Синдром климактерического периода развивается примерно у 30-60% женщин. Рассмотрим, в каком возрасте более высокая вероятность появления патологии. Климактерический период подразделяют на 3 этапа:
- Пременопауза – яичники начинают постепенно засыпать и вырабатывают меньшее количество половых гормонов: эстрогена и прогестерона. В норме начинается в 45 лет. Менопаузальный синдром развивается примерно у 35% женщин.
- Менопауза или климакс – это последний менструальный цикл. Его определяют ретроспективно. Если после последней самостоятельной менструации на протяжении 1 года не шли месячные, то диагностируют наступление менопаузы. В норме наступает примерно в 50 лет. На этом этапе с симптомами климактерического синдрома сталкиваются до 70% женщин.
- Постменопауза – длится до конца жизни женщины. Яичники постепенно атрофируются и перестают синтезировать половые гормоны. В организме завершается гормональная перестройка, и органы всех систем начинают функционировать при низком уровне половых гормонов.
В среднем менопаузальный синдром длится 2-3 года, а у некоторых женщин он затягивается до 10-15 лет. Он начинается на этапе пременопаузы или менопаузы, а во время постменопаузы завершается.
Причины патологии
Основной причиной появления патологии считают возрастные изменения в функционировании гипоталамуса, входящего в целостную саморегулирующуюся систему, влияющую на менструальный цикл: гипоталамус – гипофиз – яичники. Гипоталамус играет роль пускового механизма функционирования системы.
Он вырабатывает гонадотропин-рилизинг-гормон или сокращенно ГнРГ, который стимулирует гипофиз синтезировать фолликулостимулирующий и лютеинизирующий гормоны, которые сокращенно обозначаю ФСГ и ЛГ. Они влияют на созревание фолликулов и желтого тела в яичниках, а также стимулируют их продуцировать половые гормоны: эстроген и прогестерон.
В основе саморегуляции системы лежит принцип обратной связи. Когда уровень половых гормонов низкий, то гипофиз синтезирует свои гормоны, а при их недостаточном количестве гипоталамус вырабатывает свои гормоны. Возрастные изменения в гипоталамусе приводят к снижению его чувствительности к нормальной концентрации в организме эстрогенов.

Чтобы восстановить гормональный фон гипоталамус увеличивает выработку ГнРГ. Гипофиз реагирует увеличением синтеза гонодотропных гормонов, особенно ФСГ. Под воздействием высокого уровня ФСГ постепенно нарушается гормональная функция яичников. Они не только выделяют в кровь эстрогены, но промежуточные компоненты их синтеза.
Кроме того, нарушается цикличность выработки половых гормонов. В норме количество эстрогена должно повышаться в первой половине менструального цикла и во время овуляции достигать максимального уровня, а затем снижаться. Уровень прогестерона должен начинать повышаться после разрыва фолликула во время овуляции и расти во второй половине цикла.
В определенный момент, половых гормонов, синтезируемых яичниками, уже недостаточно, чтобы тормозить гормональную деятельность гипоталамуса и гипофиза. Высокий уровень ФСГ приводит к прекращению овуляции и, соответственно, угасанию репродуктивной функции.
Но поскольку, гормональный фон отображается на функционировании всего организма, то на фоне гормонального дисбаланса, при котором уровень эстрогена низкий, а уровень гормонов гипоталамуса и гипофиза повышен, нарушается функционирование сердечно-сосудистой и нервной периферической системы, а также регулирование метаболических процессов, что приводит к развитию менопаузального синдрома с яркими симптомами.
В женском организме эстроген кроме яичников синтезирует кора надпочечников. Когда у женщин надпочечники в период засыпания яичников начинают продуцировать большее количество женских половых гормонов, то срабатывает обратная связь системы и климактерический синдром не развивается, что приводит к мягкому протеканию менопаузы.
Отягощающие факторы
Появление менопаузального синдрома провоцируют следующие факторы:
- Профессиональная деятельность женщины приводит к частому умственному и физическому переутомлению.
- До начала климактерического периода у женщины появились расстройства функционирования центральной нервной системы, эндокринной системы и внутренних органов.
- Женщина переживала сильные стрессы, либо часто находилась в стрессовом состоянии.
- Во время протекания беременности и родов были осложнения.
- Были воспалительные или инфекционные заболевания органов половой системы, объемные хирургические вмешательства либо нарушения менструального цикла.
- Лишний вес, даже в незначительном объёме.
Патологическое протекание климакса провоцирует злоупотребление алкоголем, курение, а также работа на вредном производстве.
Классификация патология
Классификацию менопаузального симптома проводят, учитывая количество симптомов, и яркость их проявления. Выделят такие формы:
- Типичная или неосложненная форма характерна для женщин, у которых своевременно наступила пременопауза с типичными климактерическими симптомами: приливы жара и повышенное потоотделение. Общее самочувствие женщин практически не меняется. Изменения внешности соответствуют возрасту. Наблюдается незначительное уменьшение упругости кожи и отложение подкожного жира. Симптомы самостоятельно исчезают спустя 1-2 года.
- Осложненная форма встречается у женщин старше 45 лет, имеющих заболевания сердечно-сосудистой системы, органов пищеварения, патологии щитовидной железы, сахарный диабет и гипертонию. При этой форме женщины сталкиваются с частыми и яркими приступами приливов, болями в области сердца, развитием аритмии и тахикардии – учащенного сердцебиения. У них нарушается сон, ухудшается память, появляется сухость в интимной зоне. Им труднее концентрировать внимание, а также появляется страх смерти.
- Атипичная форма развивается у женщин, которые до наступления климактерического периода имели тяжелые заболевания, физические или психологические травмы, работали в неблагоприятных условиях либо перенесли сложные операции. Для этой формы характерны типичные симптомы климакса: сбои менструального цикла, появление плаксивости, нарушений сна, снижение памяти и ухудшение общего состояния здоровья, что отображается на работоспособности. Наблюдаются также нетипичные симптомы: увеличение массы тела, за счет равномерного или регионального отложения жировой ткани, отечность лица и ног из-за задержки жидкости в организме, сухость и зуд в интимной зоне, учащенное мочеиспускание, боли в суставах. Появляются следующие изменения внешности: сухость кожи, ломкость волос и ногтевых пластин, выпадение волос, пигментные пятна на лице, зоне декольте и руках. Состояние здоровья женщины быстро ухудшается и может начать развиваться остеопороз, остеохондроз, астма и панические атаки.
В некоторых источниках осложненную форму называют сочетанной.
Степени тяжести
Для классификации патологии по степени тяжести используют методику Вихляевой В.П., учитывающей частоту приливов:
- При легкой степени тяжести менопаузального синдрома на протяжении суток у женщины бывает не более 10 приступов приливов. Такое течение климакса встречается у 47% женщин.
- При средней степени тяжести климактерического синдрома количество приливов колеблется в пределах от 10 до 20 приступов в течение суток. Развивается примерно у 35% женщин.
- При тяжелой степени патологии женщина в сутки переживает более 20 приступов приливов. Такая форма встречается у 18% женщин.
Когда климакс тяжелый, то без заместительной гормональной терапии обойтись не удастся. При легкой и средней степени тяжести синдрома, женщина улучшит свое состояние, принимая фитопрепараты и гомеопатические средства, а также пользуясь рецептами народной медицины.
Клинические проявления климактерического синдрома
Каждый организм уникален. Поэтому, у женщин при развитии синдрома могут появляться разнообразные климактерические проявления с разной интенсивностью. Течение патологического процесса зависит от эмоционального и физического состояния женщины, степени гормонального дисбаланса, наличия хронических заболеваний и влияния внешних факторов.
Все симптомы климактерического синдрома подразделяют на 3 большие группы: вазовегетативные, психоневротические и эндокринные. Мы подробно остановимся на каждой группе.
Вазовегетативные
Вегетативная нервная система регулирует функционирование таких важных внутренних органов организма, как сердце, желудок, кишечник, а также систем кровообращения, лимфообращения, пищеварения и гормонального регулирования. К вегетативным проявлениям климактерического синдрома относится:
- покраснения шеи и зоны декольте;
- приступообразная головная боль;
- скачки артериального давления;
- сухость кожи;
- сонливость;
- отечность ног и лица;
- судороги ног или их онемение.
Самые распространенные вазовегетативные проявления климактерического синдрома – это приливы жара и сопровождающая их повышенная потливость и учащенное сердцебиение.
Приливы считают визитной карточкой климакса, поскольку, они относятся к ранним специфическим симптомам. Самыми первыми проявлениями климактерического периода являются изменения менструального цикла, но их женщины склонны списывать на последствия пережитого стресса, переохлаждения организма и т.д. С приливами здоровые женщины в репродуктивнов возрасте не сталкиваются. Поэтому, многие не знают, как проявляется симптом, указывающий на начало пременопаузы.
Под приступом прилива понимают резкое ощущение жара, из-за быстрого поступления крови к голове, шеи, зоне декольте и рукам. Жар сменяется ознобом и обильным потоотделением, а температура тела при этом не меняется. Приступ длится от 30 секунд до 2 минут. За это время кожа из сухой может стать абсолютно мокрой. У женщины учащается сердцебиение, колеблется артериальное давление, иногда, случается потеря сознания. После приступа появляется чувство паники, слабость и снижение трудоспособности.
Психоневротические
К психоневротической группе относятся следующие симптомы:
- повышенная раздражительность;
- частая смена настроения;
- плаксивость;
- постоянное чувство усталости;
- сниженное внимание и способность концентрироваться;
- ухудшение памяти;
- тревожность;
- ощущение страха.
У некоторых женщин развиваются невротические расстройства, при которых появляется непереносимость отдельных звуков и запахов. Самым тяжелым симптомом этой группы считают стойкую депрессию, при которой женщина воспринимает климакс признаком наступившей старости. Такая депрессия очень трудно поддается лечению.
Эндокринные
Эндокринные климактерические симптомы еще называют соматическими. Они возникают из-за возрастных изменений обменных процессов либо ярко проявляющими реакциями организма на снижение уровня эстрогенов.
Нехватка эстрогена в первую очередь сказывается на состоянии органов половой системы. Женщины могут ощущать сухость, дискомфорт и зуд в интимной зоне. Иногда начинают развиваться воспалительные процессы на стенках влагалища и появляются кровотечения. Может появиться болезненное непроизвольное мочеиспускание.
Дефецит эстрогена приводит к изменению состояния кожи, волос и ногтей. У женщин появляются морщины и начинается атрофия молочных желез. Ослабление тонуса мышц в малом тазу приводит к опущению матки. При дальнейшем ухудшении состояния мускулатуры возможно выпадение матки. Многие женщины начинают набирать вес.
В организме снижается синтез витамина D, что приводит к нарушению усвоения кальция и повышенному вымыванию его из костных тканей. Такие изменения приводят к развитию остеопороза и искревлений позвоночника. У некоторых женщин развиваются патологии функционирования щитовидной железы.
Диагностика
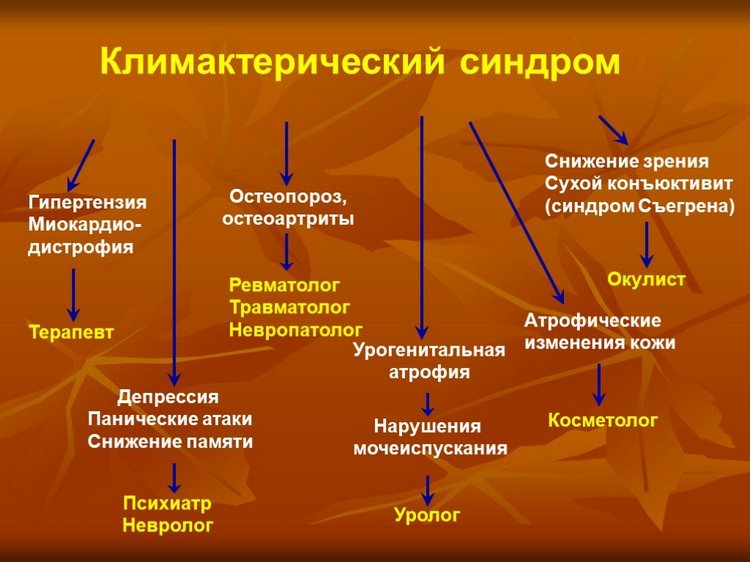
Диагностика климактерического синдрома включает следующий комплекс мероприятий:
- Обследование у гинеколога. Врач исследует менструальную функцию женщины. Ему необходимо предоставить информацию, в каком возрасте была первая менструация, какая продолжительность менструального цикла была раньше, и как изменилась в последнее время, поменялось ли количество критических дней и объем менструальных выделений, дату последних месячных, если есть задержка. Гинеколог проводит осмотр, чтобы оценить размер и состояние половых органов, а также проводит бимануальное исследование влагалищной полости. Берется мазок на цитологию.
- УЗИ органов малого таза позволяет выявить все патологии.
- Анализ крови на гормоны определяет наличие в организме гормонального дисбаланса. Также проводится анализ крови на биопсию и степень свертываемости.
- Обследование у маммолога проводится, чтобы своевременно выявить образования в молочных железах. Врач пальпирует железы, а при выявлении патологии дает направление на маммографию – инструментальное исследование с использованием рентгенографии.
- Обследование у терапевта, выявляющее общее состояние здоровья, и появление патологий, не имеющих отношения к половой системе. Проводится измерение артериального давления.
- Обследование у ревматолога с целью выявления остеопороза. Назначается денситометрия – исследование состояния костной ткани позвоночного столба, бедер и предплечий.
- Визит к окулисту и обследование глазного дна, позволяющее выявить развитие паталогий. Своевременно начав лечение, женщине легче будет вылечиться.
- Обследование у эндокринолога, чтобы выявить патологии щитовидной железы.
- Консультация у психотерапевта, позволяет выявить депресивное состояние, и своевременно провести терапию либо внести изменения в образ жизни, чтобы не доводить до состояния стойкой депрессии, которую очень сложно лечить.
Гинеколог ставит диагноз, учитывая результаты всех проведенных исследований и анализов, а также жалоб женщины и её гинетической предрасположенности к появлению менопаузального синдрома.
Лечение климактерического синдрома
Лечение климактерического синдрома проводит гинеколог или гинеколог-эндокринолог, но когда появляются признаки развития остеопороза, то женщин направляюют на консультацию к ревматологу, а при появлении нервных растройств, астении или депрессивных состояний – к психотерапевту. Схему лечения вегетативных растройств подбирает невролог.
Методы лечения климактерического синдрома напрямую зависят от степени его тяжести. При патологии средней и тяжелой степени назначают медикаментозную терапию. Если паталогия имеет легкую степень, то достаточно немедикаментозной терапии, которая включает физиопроцедуры, диету и прием фитопрепаратов или средств народной медицины. Довольно часто, при тяжелой и средней форме климакса врачи назначают комбинированное лечение, при котором сочетается медикаментозная и немедикаментозная терапия.
Рацион питания
Чтобы лечение дало максимальный эффект, женщине необходимо внести некоторые коррективы в свое питание:
- Следует отказаться либо свести к минимуму употребление алкоголя, копченых, маринованных и острых продуктов.
- Существенно ограничить употребление красного мяса, кофе, черного чая, а также всех углеводных продуктов: шоколада, конфет, мармелада, варенья, сдобы и др.
- Основу рациона должны составлять овощи, фрукты и ягоды, как в сыром, так тушеном и вареном виде. Особенно полезны плоды, содержащие большое количество фитоэстрогенов – веществ растительного происхождения, которые действуют на организм аналогично человеческим гормонам. Фитоэстрогенов много в броколи, шпинате, зелени петрушки, яблоках, вишне, цитрусовых, чесноке.
- Следует регулярно употреблять все бобовые. Веь они содержат фитоэстрогены. Лидером по их количеству является соя, но важно, чтобы она не была генномодифицированной.
- Необходимо ежедневно питаться нежирными молочними продуктами.
- Нужно включать в свой рацион все виды орехов, а также льняные семена и масло. Они богаты на фитоэстрогены.
- Среди напитков следует отдавать предпочтение зеленому чаю и травяным чаям.
Недостаток витаминов в зимнее и весеннее время следует восполнять витаминными комплексами, но их должен подбирать исключительно врач, основываясь на результат анализа крови.
Физиотерапевтические процедуры
С наступлением климактерического периода женщине рекомендуют следующие физиотерапевтические процедуры:
- Лечебную гимнастику, позволяющую улучшить углеводный и кислородный обмен, снизить уровень инсулина и уменьшить выраженность психоневротических симптомов. Вид гимнастики и программу тренировок должен подбирать врач ЛФК, основываясь на результаты проведенной диагностики. Чтобы предотвратить упущение матки, женщинам рекомендуют проводить упражнения по методике Бубновского и Кегеля. На своё усмотрение женщина может заниматься гимнастикой дома или посещать групповые занятия.
- Лечебный массаж общего либо точечного воздействия. Оба вида массажа улучшают тонус мышц и соссудов, активизируют лимфообращение и обменные процессы, а также оказывают расслабляющее воздействие на нервную систему. Масаж помогает снизить частоту приливов и интенсивность их приступов, а также избавиться от быстрой утомляемости и перепадов настроения.
- Иглорефлексотерапия – безболезненная процедура, которая существенно увеличивает активность функционирования эндокринной, иммунной и нейрогуморальной систем, а также благотворно влияет на тонус сосудов.
- Аромотерапия, проводимая при помощи аромалампы либо холодных игаляций. При климаксе следует использовь эфирные масла шалфея, душицы, жасмина, лаванды и апельсина. Процедура хорошо успакаивает нервную систему, снимает тревожность и плаксивость, предотвращает появление депрессии и позволяет организму быстрее востанавливаться после стресса.
- Гидротерапия – включает контрастный душ, обливание, шалфейные и хвойные ванны, горячие ванночки для ног. Процедуры способствуют уменьшению приступов приливов, повышению тонуса сосудов и кожи, а также улучшению эмоционального состояния женщины. Перечисленные процедуры проводятся в санаториях и профилакториях, но их можно проводить и в домашних условиях.
Хороший эффект дает использование всех перечисленных видов процедур в комплексе.
Медикаментозная терапия
При диагностированном климактерическом синдроме средней и тяжелой степени тяжести назначаю лечение препаратами следующих групп:
- Седативные средства – назначаются для улучшения общего состояния и нормализации нервной системы. Чаще всего назначают следующие настойки: корня валерианы, травы пустырника, цветков и плодов боярышника.
- Нейролептики фенотиазинового ряда – показаны при наличии ипохондрии и депрессии. Лекарства угнетают чувство тревоги и страха, уменьшают психомоторное возбуждение и оказывают успокаивающее действие. Пользуется популярностью: Этаперазин, Метеразин, Трифтазин и Френолон.
- Транквилизаторы – эффективно помагают при нетяжелых климактерических неврозах, психоэмоциональных нарушениях и астении. Их прием позволяет снять внутреннее напряжение, чувство тревожности, беспокойство и страх. Часто назначают Диазепам и Элениум.
- Гормональные лекарства назначают при тяжелой форме паталогии. Их прием снижает интенсивность приливов и сопровождающих их проявлений. Количество приступов будет уменьшаться, а со временем женщина вовсе избавиться от приливов и других климактерических симптомов, включая дискомфорт в интимной зоне. Препараты и дозу должен назначать исключительно врач, основываясь на результаты анализа крови на гормоны, и проведенные инструментальные обследования пациентки. Пользуются популярностью такие лекарства: Утрожестан, Дидрогестерон и Норгестрел.
Всем женщинам, независимо от степени тяжести паталогии, назначают прием витаминов А, Е и С. Они не только укрепляют организм, но замедляют выработку гонадотропных гормонов, чем способствуют синтезу эстрогена и прогестерона. Их прием позволяет снизить вероятность развития эндометриоза, миомы матки, мастопатии, а также улучшить состояние кожи, волос и ногтевых пластин.
Безрецептурные фитоэстрогены
Препараты, содержащие фитоэстрогены, относятся скорее к биологическиактивным добавкам, нежели лекарствам и отпускаются в аптеках без рецептов. Они успешно справляются с распространенными климактерическими симптомами: приливами, повышенной потливостью, тревожностью, раздражительностью, перепадпми настроения, проблемами со сном, скачками артериального давления, головными болями и др.
Также они успешно предотвращают развитие заболеваний, характерных для менопаузы: паталогии в работе органов сердечно-сосудистой системы, недержание мочи, остеопороз. Пользуются популярностью такие растительные и гомеопатические средства: Экстровел, Феминал, Климадинон, Ременс, Климаксан и Ци Клин.
Не следует проводить лечение климактерического синдрома препаратами с фитоэстрогенами самостоятельно. Они действуют на организм аналогично органическому эстрогену. Поэтому, их должен назначать врач, на основании результатов анализа крови на гормоны. Иначе их прием может усилить гормональный дисбаланс.
Осложнения
Неправильное или несвоевременное лечение климактерического синдрома может привести к таким последствиям:
- Появлению патологических изменений в функционировании урогетальной сферы, приводящих к недержанию мочи.
- Развитию остеопороза с частыми переломами костей и другими серьёзными осложнениями.
- Увеличению риска развития следующих заболеваний: ареросклероза, гипертонии, ишемической болезни сердца, тромбоза, сахарного диабета и др.
- Появлению в органах половой системы и молочных железах новообразований доброкачественной или злокачественной природы.
Большинство перечисленных заболеваний относятся к прогрессирующим, и требуют постоянного лечения. Несмотря, на проводимую терапию, они существенно снижают работоспособность женщины и ухудшают качество её жизни.
Профилактика климактерического синдрома
Профилактика климактерического синдрома включает следующие аспекты:
- Сформировать распорядок дня, в котором отведено время для отдыха.
- Придерживаться здорового полноценного питания.
- Регулярно заниматься спортом и другими видами физической активности, но с умеренной нагрузкой.
- Следить за своим весом.
- Своевременно лечить все гинекологические заболевания, особенно воспаления.
- Гормональные препараты принемать только по назначению врача и в срогом соответствии с инструкцией.
- Регулярно раз в полгода проходить профилактический гинекологический осмотр.
Придерживаясь здорового способа жизни до наступления климактерического периода, женщина сможет избежать появления патологии, и легко перенесет гормональные изменения, происходящие в её организме.
Таким образом, с менопаузальным синдровом реально справиться. Женщине необходимо сразу после появления первых симптомов обратиться к гинекологу, провести комплексную диагнорстику и начать лечение, придерживаясь всех рекомендаций врача. Но ведя активную здоровую жизнь, вполне реально предотвратить паталогию и наслаждаться новым этапом своей зрелой жизни.
Источники:
https://www.kp.ru/guide/klimaktericheskii-sindrom.html
https://dic.academic.ru/dic.nsf/enc_medicine/14470/Климактерический
причины развития и способы лечения
При наступлении такого периода, как климактерический синдром, организм женщины подвергается изменениям в работе гормонов. Это может вызывать дискомфорт различной степени. Синдром характерен для всех женщин, но неприятные ощущения возникают не у каждой. Когда появляется сильный дискомфорт, необходимо обращаться к врачу–гинекологу.
 При наступлении климакса очень важно проконсультироваться с гинекологом
При наступлении климакса очень важно проконсультироваться с гинекологом
Что такое климактерический синдром
Климактерический синдром – это патология, которая появляется при менопаузе. В норме репродукция угасает плавно, без появления симптоматики сильного характера. Но по данным статистики у 30% пациентов возникает дискомфорт.
Какие причины появления
Самая главная причина возникновения климактерического синдрома – это структурные изменения гипоталамуса вследствие возраста. Железа отвечает за цикл менструации. Изменения в работе гипоталамуса снижает эстроген, и увеличивает концентрацию гонадотропных гормонов. Вследствие этого угасает функция яичников и репродукция.
Гипофиз и гипоталамус имеют связь между собой, поэтому при влиянии негативной симптоматики происходит нарушение в работе сердца, сосудов, нервной системы.
В течение менопаузы патология появляется не у всех женщин. Причинами для возникновения может послужить:
- наследственность;
 Осложнения могут возникать при наличии воспаления органов малого таза
Осложнения могут возникать при наличии воспаления органов малого таза
- работа с постоянной умственной нагрузкой или на вредном производстве;
- изменения в эндокринной и нервной системе организма, возникающие до менопаузы;
- воспалительный процесс в половых органах;
- сбой цикла менструации;
- серьезные хирургические операции;
- лишний вес;
- осложненная беременность или роды;
- инфекции или заболевания с сильными и длительными болезненными ощущениями.
Какие симптомы присутствуют при синдроме
Симптоматика патологии может появляться спустя несколько месяцев после первоначального сбоя менструации. К первым признакам климактерического синдрома можно отнести:
- бессонницу;
- провалы в памяти;
- тревожное состояние;
- переменчивое настроение;
- повышенную нервозность;
- боль в голове;
- быструю утомляемость при минимальной физической активности;
- снижение работоспособности;
- отсутствие концентрации;
- депрессию;
- изменение аппетита;
- отсутствие либидо.
 Одним из симптомов климакса является головная боль
Одним из симптомов климакса является головная боль
Патология обычно сопровождается вазовегетативными проявлениями, которые выражаются в следующих симптомах:
- приливы – основной вегетативный симптом патологии, появляется у 50% пациенток;
- краснота кожных покровов;
- головокружение;
- повышенная потливость;
- мурашки;
- ночные судороги мышц;
- усиление биения сердца;
- изменение ритма сердца;
- неустойчивое артериальное давление – внезапное повышение систолического выше 160 мм. рт. ст., затем показатели приходят в норму или понижаются.
Симптоматика в зависимости от формы течения
Специалисты разделяют патологию на 3 формы течения:
- Лёгкая. Приливы появляются до 11 раз в день. Форму можно наблюдать у 50% пациенток. Лёгкая степень не требует применения медикаментов.
 На первых стадиях для облегчения состояния достаточно скорректировать питание и образ жизни
На первых стадиях для облегчения состояния достаточно скорректировать питание и образ жизни
- Средне–тяжёлая. Появление приливов 11 – 21 раз в день. Средне–тяжёлая степень наблюдается у 34% женщин.
- Тяжёлая. О климактерическом синдроме патологического характера можно судить при возникновении приливов более 21 раза в день. Форма требует использование препаратов.
Облегчить течение синдрома можно различными способами. Для лёгкой и средне–тяжёлой формы достаточно изменить образ жизни и соблюдать диету, уделять время отдыху. При тяжёлой стадии необходимо использовать лекарственные препараты.
Симптомы в зависимости от клинических проявлений
Патология классифицируется в зависимости от клинических проявлений. Формы представлены в таблице.
| Название | Описание |
|---|---|
| Неосложнённая (типичная) | Характеризуется повышенной потливостью и приливами. Форма появляется при постоянных умственных и физических нагрузках. Симптомы исчезают спустя пару лет. У женщины отсутствует дискомфорт. Может откладываться незначительное количество жира под кожей и уменьшаться её упругость. |
| Осложнённая | Появляется вследствие заболеваний сердца, сосудов, желудочно-кишечного тракта. Причиной возникновения может быть нарушение функций щитовидной железы, сахарный диабет. Данная форма наиболее часто появляется у пациенток старше 45 летнего возраста. Синдром может протекать с осложнениями – усиление сердцебиения, бессонница, ослабление памяти. Последствия чаще возникают у пациенток с гипертонией. |
| Атипичная | Форму чаще всего можно встретить у женщин, которые недавно перенесли операции, психические травмы, болезни тяжёлого характера. То же самое касается пациенток, которые длительное время не отдыхали. Форма характеризуется нарушением цикла вплоть до полного отсутствия менструации. Через какое – то время появляется раздражительность, плаксивость, ухудшается память и внимание. Внешне форма проявляется сухостью кожного покрова, плохим состоянием волос и ногтевой пластины. Характерными признаками можно считать появление зуда в конечностях и области половых губ, частые походы в туалет, резкое повышение массы тела. Общее состояние пациентки быстро ухудшается, есть вероятность появления панических атак, бронхиальной астмы, нарушения в суставных хрящах. |
Как долго длится климактерический синдром
Менопауза состоит из нескольких этапов, каждый из которых появляется в своё время:
- Предклимакс. Сопровождается появлением вегетативных и психосоматических симптомов. Этап продолжается в зависимости от индивидуальных особенностей организма. В среднем длительность 2 – 10 лет, а иногда это значение достигает 15.
 При климаксе нет менструации
При климаксе нет менструации
- Климакс. Менструация полностью отсутствует 1 год.
- Постклимакс. Чаще всего именно эта фаза характеризуется осложнениями.
Длиться климактерический синдром у женщин может 1,5 – 10 лет. Среднее значение от 2 до 5 лет.
Как проходит диагностика
При подозрении на симптоматику патологии у женщины, рекомендуется обратиться к врачу–гинекологу. Возможно, потребуется консультация терапевта, ревматолога, эндокринолога.
Диагностирование климактерического синдрома не представляет выполнение затруднительных действий. Для того чтобы выявить патологию необходимо следующее:
- Сбор анамнеза. Для того чтобы выявить наследственную предрасположенность, генетику, хронические заболевания.
- Ответ на все вопросы врача о цикле. Специалисту необходимо знать дату начала или окончания менструации, её регулярность, частоту и продолжительность.
- Осмотр на гинекологическом кресле. Необходим чтобы определить состояние половых органов.
- Осмотр маммолога. Выявляет патологические изменения в структуре груди.
- Исследование общего состояния организма. Можно обнаружить сопутствующие заболевания, которые не имеют отношение к репродуктивным органам. Необходимо оценить работоспособность сердца и сосудов, измерить артериальное давление, изучить кожу.
- Анализ крови. Процедура нужна для определения уровня гормонов и свертываемости.
- Маммография.
- Ультразвуковая диагностика.
- Денситометрия. Метод необходим для контроля скелета. В результате процедуры можно определить присутствие остеопороза.
 В диагностику обязательно включается анализ крови
В диагностику обязательно включается анализ крови
Какие традиционные методы лечения есть
Для терапии климактерического синдрома используют различные традиционные методы:
- соблюдение диеты;
- приём медикаментов;
- физиотерапия.
Кроме этого, рекомендуется соблюдать определённые правила:
- Нельзя допускать переутомления.
- Рекомендуется уделять сну 7 – 8 часов.
- Дозировать физическую активность. Для того чтобы улучшить кровообращение, необходимо больше гулять на свежем воздухе, кататься на велосипеде, заниматься танцами и другое.
Спорт должен приносить удовольствие, нельзя доводить организм до изнеможения, то есть исключить все тяжелые нагрузки.
Диета при климактерическом синдроме
В качестве немедикаментозного способа лечения патологии можно применить диету. Рацион должен состоять из большого количества продуктов, богатых витаминами (овощи, фрукты). Полезно кушать пищу с фитоэстрогенами (льняное масло, орехи, отруби, яблоки, апельсины).
 В пищу полезно добавлять льняное масло
В пищу полезно добавлять льняное масло
Запрещено употребление жирных продуктов. Среди напитков лучше отдать предпочтение травяному чаю. Рекомендуется исключить кофе, сладкое, спиртное, острое и копченое, жареное.
Физиотерапия
Физиотерапевтические мероприятия используют для поддержания здоровья женского организма. Рекомендуются следующие процедуры:
- гимнастические мероприятия;
- иглорефлексотерапия;
- массаж;
- гидротерапия;
- ароматерапия.
Лекарственные препараты
Для лечения среднего и тяжёлого климактерического синдрома разрешается использовать лекарственные средства. Препараты назначают в зависимости от индивидуальных особенностей, состояния организма и показаний. Чаще всего используют следующие группы медикаментов:
- Успокаивающие (Боярышник, Валериана, Ново-Пассит, Афобазол) – нормализуют работу нервной системы.
 Рекомендуют часто принимать успокоительное Трифтазин
Рекомендуют часто принимать успокоительное Трифтазин
- Нейролептики (Трифтазин, Френолон) – устраняют депрессию.
- Транквилизаторы (Диазепам, Элениум) – назначают при астении, нарушениях психики, неврозах.
- Витамины А, С, Е – назначают для укрепления иммунной системы, улучшения состояния кожи.
- Гормональные (Утрожестан, Дидрогестерон) – рекомендуется принимать женщинам при тяжелой форме патологии. Медикаменты помогают избавиться от ощущения дискомфорта.
Внимание! Все медикаменты должны быть назначены только специалистом. При самостоятельной терапии возможно ухудшение состояния.
Как используется нетрадиционная медицина
В качестве нетрадиционных методов можно использовать народную терапию. Растения хоть и имеют натуральный состав, применение необходимо согласовать с врачом.
Рецепты народных средств:
- Настой боярышника. Цветки измельчить в количестве 50 г, добавить 0,5 л водки. Ёмкость поместить в тёмное место и оставить на 10 суток. Периодически необходимо перемешивать смесь. Процедить, принимать по 30 капель 3 раза в сутки за полчаса до еды. Разрешается развести смесь водой.
Все о климактерическом синдроме вы узнаете из этого ролика:
Настойка показана людям старше 50 лет. Боярышник является стимулятором, восстанавливает работу сердца и сосудов, усиливает кровообращение в мозге.
- Ванна с травами. Взять аир, тысячелистник, чабрец, душицу, сосну, шалфей. Также понадобиться горькая полынь, но в количестве, больше остальных трав. Смесь измельчить и перемешать до однородного состояния. Заварить в соответствии с пропорцией – 10 ст. л. травы и 3 л горячей воды. После остывания можно выливать полученную смесь в ванную, которую необходимо принимать на протяжении 10 минут.
- Заманиха. Растение необходимо измельчить. 100 г смеси залить 0,5 л спирта 70% концентрации. Оставить на 14 суток в тёмном месте, периодически перемешивая содержимое. После окончания срока, процедить и отжать смесь. Принимать по 30 капель (предварительно смешав с водой) 3 раза в сутки. Продолжительность курса от 1,5 до 2 месяцев. Заманиха снимает утомляемость и раздражительность, улучшает сон.
Климактерический синдром – это состояние, с которым можно справиться. После лечения нормализуется сон, исчезают приливы, улучшается работоспособность. Назначить действующую терапию может врач – гинеколог. Комплексное лечение помогает сгладить климакс и уменьшить дискомфорт от него.
Переступив рубеж своего 40-летия, пожалуй, каждая представительница слабого пола невольно задумывается о том, что готовит ей ближайшее будущее. И, безусловно, одной из основных причин возникновения подобных мыслей становится приближение менопаузы. Данное явление вызывает волнение и переживания еще и потому, что довольно часто проявляется достаточно остро и доставляет немало неприятных ощущений. Это и есть так называемый климактерический синдром у женщин.
Давайте рассмотрим, что же собой представляет это явление, в чем его опасность и каким образом можно эту опасность нивелировать.


Причины возникновения патологии
Наступление менопаузы не всегда происходит бурно, довольно большое количество женщин переживают этот жизненный этап без осложнений, сохраняя хорошее самочувствие. Однако так бывает не всегда. В некоторых случаях проявления климактерического синдрома очень интенсивны. И причиной этому могут быть многие факторы, в частности:
- наследственная предрасположенность;
- перенесенные инфекции, оперативные вмешательства;
- присутствие сопутствующих заболеваний, нередко обостряющихся в этот период;
- наличие пагубных привычек;
- малоподвижный образ жизни;
- избыточная масса тела;
- неправильное питание;
- интоксикации, вредные условия труда;
- наличие заболеваний ЦНС;
- систематические переутомления, недостаток сна, стрессы.
Наступление менопаузы включает в себя несколько этапов, каждый из которых характеризуется собственными отличительными особенностями.
Первые признаки приближения климакса могут появиться около 45-лет. Это период пременопаузы, который может длиться несколько лет (ориентировочно около 4-х). Следующим этапом данного процесса является непосредственно менопауза, характеризующаяся прекращением менструаций и наиболее ярко выраженной симптоматикой. Происходит это приблизительно в 50-52 года. О полном наступлении климакса говорят после того, как по прошествии последнего менструального кровотечения истек год. Затем наступает постменопауза. Она продолжается вплоть до самого конца жизни.
Причиной изменений, характерных для периода менопаузы, становится завершение репродуктивной деятельности, что в первую очередь заключается в том, что работа яичников кардинально меняется. В них сокращается количество созревающих фолликулов, овуляция начинает происходить все реже и реже, и, как следствие, постепенно прекращаются менструации. Место фолликулов занимает соединительная ткань, объемы и структура органов малого таза меняются, подвергаясь атрофии.
Данные процессы сопровождаются бурной гормональной перестройкой. Падает количество прогестерона и эстрогена – важнейших женских половых гормонов, что и является важнейшей причиной негативной симптоматики.
Вегетативные признаки менопаузального синдрома
Проявление симптомов данной группы климактерических нарушений, как правило, наиболее интенсивно. Это легко объяснимо тем фактом, что гормональные процессы непосредственно затрагивают деятельность вегетативной нервной системы, поэтому когда количество эстрогена и прогестерона меняется, это непременно сказывается нервными расстройствами и психологическим дискомфортом.
Основной вегетативный симптом климакса — приливы. Это явление знакомо практически половине женщин, столкнувшихся с патологическим меностазом. Приливы представляют собой приступы внезапного волнообразного жара, который локализуется в верхней части туловища и вызывает покраснение груди, шеи и области лица. Затем волна прилива отступает, женщину бросает в ледяной пот. Приступ может сопровождаться резкими перепадами артериального давления, слабостью, головокружением и даже потерей сознания.
Приливы могут возникать эпизодически, не слишком беспокоя женщину, но иногда их проявление достигает патологических значений, тогда они случаются более 20 раз в сутки и протекают очень интенсивно.
Помимо приливов женщину могут беспокоить следующие вегетативные проявления климакса:
Дополнительные симптомы патологического климакса
Психоэмоциональные проявления климактерического синдрома относятся также к весьма распространенным его симптомам. Нервная система становится более лабильной, что характеризуется повышенной эмоциональностью, раздражительностью, чувствительностью, или, наоборот, появлением признаков депрессии, равнодушия к происходящим вокруг событиям, апатией.
Частично подобные нарушения вызываются гормональным дисбалансом, а частично теми переживаниями, которые испытывает женщина в связи с наступлением менопаузы. Беспокойство и мнительность являются отягчающими факторами и усугубляют ситуацию.
Урогенитальные признаки не менее неприятны. Они могут проявляться ощущением сухости слизистых оболочек половых органов, сопровождаемым дискомфортом при половом акте. Возможны проблемы с мочеиспусканием в менопаузе (недержание, повышенная частота позывов).
Нарушение обменных процессов в организме грозит развитием ожирения, а также таким серьезным заболеванием, как остеопороз. Оба эти недуга являются гормонозависимыми, поэтому снижение уровня эстрогена при наступлении меностаза нередко становится толчком к их развитию.
Негативные тенденции изменения внешности страшат прекрасных дам, пожалуй, даже больше, чем все остальные симптомы объединенные вместе. Это легко объяснимо природным стремлением прекрасной половины человечества сохранить свою красоту и пронести ее неизменной сквозь призму лет. Но гормональные перебои не проходят без следа для внешнего облика. Постепенно сокращается синтез клетками кожи собственного коллагена и эластина, что вызывает утрату упругости эпидермиса, появление глубоких морщин, изменение контура лица. Ухудшается и состояние волос: усиливается их выпадение, истончается структура, повышается ломкость. Под влиянием климакса меняется силуэт женщины. Изменения костной ткани, суставов, утрата мышечного тонуса и увеличение массы тела не добавляют привлекательности.
Возможно вы не знали, но у сильной половины человечества тоже начинается этап менопаузы. Мужской климакс: что это такое и как он лечится, вы узнаете перейдя по ссылке.
Методы лечения и профилактики климактерического синдрома
Главным направлением профилактики менопаузальных нарушений является ведение здорового образа жизни, включающего в себя:
- сбалансированное питание, дополненное приемом витаминно-минеральных комплексов;
- регулярные физические нагрузки умеренного характера;
- отказ от вредных привычек;
- оптимальное соотношение труда и отдыха;
- полноценную сексуальную жизнь;
- интересный досуг;
- регулярные обследования в медицинском учреждении.
Лечение патологического синдрома направлено, прежде всего, на корректировку уровня гормонов. С этой целью может использоваться терапия фитопрепаратами на основе растительных эстрогенов, а в особо тяжелых случаях — заместительная гормональная терапия (ЗГТ).
Фитоэстрогены
Препараты на основе растительных эстрогенов позволяют мягко воздействовать на климакс, сглаживая его симптоматику. Благодаря им уменьшается частота и интенсивность приливов, восстанавливается сон, стабилизируется эмоциональное состояние, минимизируются проявления сердечно-сосудистых сбоев, то есть, можно сказать, общее состояние женщины выравнивается. Кроме того, данные средства часто дополнены витаминными и минеральными добавками, что помогает поддержать оптимальный уровень энергии и жизненных сил. Фитоэстрогены хороши еще и тем, что не обладают теми побочными эффектами, которые характерны для ЗГТ.
Примером подобных средств могут стать: Климадинон, Менсе, Ци-Клим, Ременс, Эстровэл, Менопейс и др. Все они могут продаваться без рецепта врача, но все-таки будет более разумным посоветоваться со специалистом, чтобы определить, какой из препаратов может быть наиболее уместен в конкретном случае.
ЗГТ
ЗГТ, как и многие явления, имеет две стороны. В некоторых ситуациях она способна спасти жизнь и сохранить здоровье, например, при развитии интенсивных кровотечений, спровоцированных гормональным дисбалансом и определенными заболеваниями, или при развитии на фоне меностаза тяжелых сердечных заболеваний. Но с другой стороны, даже официальная медицина признает, что длительное лечение гормональными препаратами в период климактерия провоцирует развитие онкологических заболеваний. Поэтому применение данной тактики лечения должно быть оправданным и строго контролироваться специалистом, заслуживающим доверия.
Чтобы менопаузальный период не стал тяжелым испытанием, следует более внимательно прислушиваться к своему организму и его сигналам, а также не игнорировать основы здорового образа жизни, которые способны стать надежной опорой в борьбе с возрастными изменениями и помочь не только в сохранении физического здоровья, но и в поддержании позитивного восприятия событий. Активная жизненная позиция всегда более выигрышна, чем пассивное движение по течению жизненной реки.
симптомы, степени и формы, диагностика и терапия
О существовании климактерического синдрома слышали практически все женщины. О том, как его правильно распознать и как с ним бороться, расскажем в статье.
Что такое климактерический синдром?
Патологический климактерический синдром или климактерический нейроэндокринный синдром — это состояние, которое возникает у женщины в климактерическом периоде и характеризуется сосудистыми, обменными, психоэмоциональными нарушениями. Этиология климактерического синдрома связана с физиологическим периодом наступления климакса (по общему правилу — после 45 лет).
Климактерический синдром: патогенез
В основе возникновения климактерического синдрома лежит физиологическое угасание организма женщины ввиду истощения яичников и снижения продукции эстрогенов, что ведет к резкой гипоэстрогении. Усугублять клиническую картину климактерического синдрома могут патологические состояния как гинекологической, так и экстрагенитальной сферы.
Длительность терапии данного патологического состояния у каждой представительницы прекрасного пола индивидуальна и зависит от особенностей организма.
Симптомы климактерического синдрома
Какова клиника климактерического синдрома? Симптомы могут быть довольно разнообразными. Некоторые из симптомов напрямую влияют на психологическое состояние женщины.
При классификации симптомов климактерического синдрома выделяют:
- Психо-невротические симптомы;
- Нейровегетативные симптомы;
- Соматические симптомы.
Если классифицировать данные симптомы по частоте, то нейровегетативные занимают лидирующую позицию — присутствие данной клинической картины наблюдает у себя около 97 % женщин. К этой группе относятся:
- приливы;
- резкое ощущение жара по лицу, верхней части туловища, в голове;
- потливость — возникает после приступов жара;
- появление красноты на коже лица, шеи;
- отеки.
Важное значение имеет оценка степени вегето-невротического синдрома. Приливы и жар могут быть связаны со стрессом или не связаны ни с чем и проявляться эпизодически. Хотя обычно приливы кратковременны и длятся до 1-2 минут, они приносят явный психологический дискомфорт. Температура кожных покровов может повышаться до 5 градусов, а частота сердечных сокращений может достигать 120 ударов в минуту, образуя синусовую тахикардию.
Психо-невротическая симптоматика климактерического синдрома может быть обусловлена наличием вышеуказанных проблем. Конечно же, возникновение приливов, в особенности в неподходящей, дискомфортной ситуации для женщины заставляет ее нервничать, переживать, тем самым вызывая следующий прилив.
В результате этого происходит неизменное депрессивное расстройство, основанное на чувстве неполноценности — женщина становится тревожной, раздражительной и плаксивой. Данную симптоматику усугубляет самовосприятие женщиной климакса как трагедии и приближающейся старости. Депрессивными состояниями при климаксе занимаются психологи, а если они не могут помочь – то женщине нужен психиатр.
К соматическим симптомам относят нарушения функционирования репродуктивных органов:
- сухость влагалища;
- частые кольпиты — воспаление слизистой оболочки влагалища;
- зуд;
- снижение эластичности мышц тазового дна, что ведет к опущению матки, выпадению;
- недержание мочи;
- неэластичность кожи;
- морщины.
Все эти состояния обусловлены резкой и острой гипоэстрогенией – низкого уровня эстрогенов.
Степени тяжести климактерического синдрома
Выделяют три степени тяжести данного патологического состояния.
Легкая степень
Среди женщин, страдающих данным расстройством, только у 15-20% выявляются такие проявления. Конечно, они не могут не отмечать появившиеся приливы, однако, при наличии данной симптоматики качество жизни не снижается.
Средняя степень
Около 30% женщин страдают средней степенью проявления климактерического синдрома:
- приливы характеризуются более частым возникновением — около 10-20 раза в день;
- частично теряется качество жизни;
- ухудшается общее состояние;
- могут появляться головные боли и головокружения.
Тяжелый климактерический синдром
Как бы печально это не звучало, но 50% женщин, страдающих климактерическим синдромом, ощущают проявление тяжелой степени данного синдрома.
В этом случае качество жизни кардинально нарушено. Активно занимающийся своим видом деятельности человек в силу возникших симптомов теряет работоспособность.:
- приливы беспокоят более 20 раз в сутки;
- головные боли имеют упорный характер;
- резкая смена жизненного уклада и отсутствие возможности заниматься привычными делами провоцируют возникновение глубоких депрессий, справиться с которыми может только профессиональное психиатрическое лечение.
Формы климактерического синдрома
Типичные формы климактерического синдрома. Данная форма нозологического состояния проявляется в повышенной потливости, возникновении приливов. Эта форма проявляется при легком течении климактерического синдрома у женщин с физиологическим возрастом наступления менопаузы. Изменения в организме и в психологическом состоянии соответствуют возрастным нормам.
Неосложненная форма. Характерное патологическое состояние возникает в результате наличия патологического процесса различных органов и систем. Это могут быть эндокринопатии со стороны поджелудочной железы (сахарный диабет), нарушения работы щитовидной железы и сердечно-сосудистые расстройства.
При данной форме частота приливов увеличивается, возникает и труднокупирумая синусовая тахикардия, могут возникать экстрасистолы. Женщины, имеющие в анамнезе соматическую патологию в виде гипертонической болезни, страдают данными расстройствами в два раза чаще, нежели женщины, не имеющие такой проблемы.
Атипичные формы климактерического синдрома. Это довольно редкое состояние, которое возникает на фоне грубой соматической патологии либо психического расстройства. Проявления имеют более выраженный характер и нарушают как жизнедеятельность, так и работоспособность человека. Состояние прогрессирует и быстро ухудшается, может вести к возникновению астматических приступов, тяжелого остеопороза, панических атак.

Климактерический синдром: дифференциальная диагностика
Диагностика климактерического синдрома не представляет никаких сложностей. Единственное, что необходимо уточнить – действительно ли состояние, возникшее у женщины, является климаксом. Для уточнения данного факта врач акушер-гинеколог может выписать анализ на определение уровня фолликулостимулирующего гормона. При истощении яичников и истинном климаксе уровень данного гормона будет высоким.
Что касается клинических проявлений, связанных с климактерическим синдромом, то каждый симптом необходимо дифференцировать, чтобы быть уверенным, что он вызван именно гипоэстрогенией, а не какой-либо морфофункциональной патологией.
Терапия климактерического синдрома
Лечение климактерического синдрома должно быть комплексным. Патологическое состояние должен ввести и акушер-гинеколог, и кардиолог при выявлении кардиологических расстройств, и психолог либо психиатр. Конечно же, основная роль сводится к купированию гормональной дисфункции, возникновение которой и явилось причиной проявления синдрома.
Немедикаментозная терапия может быть основана:
- на посещении кабинета лечебной физической культуры (ЛФК). Учеными доказано, что регулярные физические нагрузки устраняют гипоксические нарушения, снижают уровень инсулина. Пешие прогулки также прекрасно влияют на лечение синдрома.
- Коррекции режима питания, направленной на снижение массы тела. В рацион необходимо включить пищу, богатую фитоэстрогенами. Увеличить употребление сои, бобовых культур.
- СВЧ-терапии.
СВЧ-терапия или магниторепаия основана на воздействии на организм электромагнитных волн разной длины. Проведенные исследования доказали выраженный эффект от применения общей магнитотерапии при климактерическом синдроме различной степени выраженности как в комплексной терапии, так и в самостоятельном применении.
Для СВЧ-терапии используется специальная кушетка, создающая затухающее переменное магнитное поле, которое устраняет неполноценность антирадикальной защиты клетки, повышает активность биохимических клеточных процессов. СВЧ-терапия обладает противовоспалительным, анальгезивным действием, снижает артериальное давление, улучшает трофику тканей.
Медикаментозная терапия применяется при климактерическом синдроме средней и тяжелой степени. При психо-неврологических проявлениях назначают антидепрессанты, нейролептики. Легкие седативные средства в основном эффекта не дают.
Патогенетической ветвью лечения климактерического синдрома является заместительная гормональная терапия.

Климактерический синдром: клинические рекомендации
В настоящее время есть большое количество клинических рекомендаций по поводу борьбы с данным расстройством. В них есть своя ценность, так как они составлены на основе опыта, полученного в ходе терапии данной нозологической формы. Лучшие по эффективности препараты и схемы лечения входят в состав данных клинических рекомендаций.
Осложнения климактерического синдрома
Виду данного патологического синдрома у женщины могут возникать осложнения. Среди них выделяют:
- Новообразования молочных желез, женского репродуктивного органа – матки.
- Нарушения процесса мочеиспускание в виде недержания.
- Остеопороз, приводящий к повышенной ломкости костей, а следовательно, многочисленным переломам.
- Возникновение гипертонической болезни, гипертонических кризов. Также это обусловлено и быстрыми темпами развития атеросклероза.
- Ввиду вышесказанного, атеросклероз повышают риск развития нарушений кровообращения в сосудах головного мозга, коронарных артерий, что приводит к инсультам и инфарктам.
- Диспареуния — болезненность при половом акте возникает в результате сухости влагалища, что ведет к снижению либидо.
- Нарушение обмена глюкозы неизбежно в тяжёлых случаях климактерического синдрома может вести к провокации сахарного диабета.
Ирина Дроздова, акушер-гинеколог, специально для Mirmam.pro
Полезное видео
Климактерический синдром (греч. klimakter ступень, возрастной переломный момент; синдром) — клинический симптомокомплекс, наблюдаемый у части женщин при осложненном течении климактерического периода. Климактерический синдром может быть также у мужчин (см. Климактерический период, у мужчин). Типичными признаками Климактерического синдрома являются приливы жара к лицу, голове, верхней половине туловища, учащенное сердцебиение, потливость, головокружение, нарушение сна, слабость, утомляемость, повышенная эмоциональная лабильность, психические расстройства.
Различные по тяжести проявления Климактерического синдрома обнаруживаются более чем у трети женщин старше 45 лет. Климактерический синдром нередко сочетается с гипертонической болезнью, атеросклерозом и другими заболеваниями, возникающими у женщин в этом возрасте.
Возникновение Климактерического синдрома связано с нарушениями процесса возрастной перестройки гипоталамических структур ц. н. с. у женщин в период угасания половой функции. Эти нарушения в значительной степени Определяются состоянием женщины к моменту наступления климакса, возникают на фоне прекращения циклической секреции рилизинг-гормонов гипоталамусом и повышенного образования гонадотропных гормонов в гипоталамо-гипофизарной системе. Для К. с. характерна повышенная возбудимость гипоталамических структур, а появление приливов жара в климактерическом периоде (см.) обусловлено непосредственной функциональной связью между структурами гипоталамуса, принимающими участие в регуляции циклического Выделения гонадотропных гормонов, и центрами, имеющими отношение к возникновению вегетоневротических проявлений при осложненном течений климактерия.
Приливы жара у больных К. с. рассматривают как пароксизмальные вегетативные симпатико-тонические проявления; между приливами Отмечается нек-рое вегетативное равновесие. В 1957 г. Хаузер и Мюллер (J. Hauser, H. Muller) при одномоментной электротермометрии кожи различных участков тела выявили расширение кожных сосудов головы и области грудины с одновременными незначительными колебаниями температуры на остальной поверхности кожного покрова туловища и конечностей; в прямой кишке и влагалище уровень температурной кривой существенно не меняется. Характерное ощущение жара возникает вследствие центральной гипертермии и появляется спустя 30—60 сек. после обнаружения спастического состояния в артериальных коленах капилляров при капилляроскопии, совпадая по времени с развитием венозного застоя. Прекращение прилива больные также ощущают раньше, чем исчезают изменения в капиллярной сети.
Значительная лабильность гипоталамического отдела ц. н. с. сочетается у больных К. с. с заметным снижением устойчивости к различным эндо- и экзогенным воздействиям, в т. ч. и метеофакторам, которые могут способствовать появлению или обострению вазомоторных вегетативных нарушений.
У больных К. с. уровень эстрогенных влияний снижен до состояния умеренного эстрогенного дефицита, что сохраняется в течение довольно длительного времени. Дальнейшее снижение эстрогенных влияний совпадает со временем исчезновения основных симптомов заболевания, что наблюдается иногда лишь спустя 5—15 лет после прекращения менструальной функции.
Клиническая картина
Появление приливов чаще всего отмечается в весеннее или осеннее время. Они связаны с изменениями функц, состояния межуточного мозга соответственно разным временам года. Кроме того, возможны головная боль, озноб, боль в суставах, шум в ушах и другие вестибулярные симптомы, зуд половых органов.
Наиболее распространена неосложненная форма Климактерического синдрома, развивающаяся у практически здоровых женщин. Основные симптомы К. с. у этой категории больных обычно возникают непосредственно в период климактерических изменений менструальной функции или в первые годы постменопаузы. Особенностью второго клин, варианта, так наз. осложненной формы К. с., является сочетание К. с. с гипертонической болезнью или гипоталамическими нарушениями; он характеризуется тяжестью, длительностью, иногда атипичностью проявлений.
По тяжести течения различают К. с. легкой, средней тяжести и тяжелой степени. К легкой форме К. с. условно относят заболевание с относительно небольшим числом приливов в течение суток (до 10) при ненарушенном общем состоянии и работоспособности больных. Для К. с. средней тяжести характерны 10—20 приливов в течение суток, головная боль, головокружение, ухудшение сна и памяти, что снижает работоспособность и ухудшает общее состояние больных. При тяжелом К. с. наблюдается полная или почти полная потеря работоспособности.
При осложненном К. с. может наблюдаться несоответствие между числом приливов и тяжестью К. с. Характерное проявление К. о.— значительная лабильность пульса и АД, нарушение суточного ритма этих показателей гемодинамики, извращение сосудистых ортостатических рефлексов.
Особое место среди различных проявлений К. с. занимает так паз. климактерическая кардиопатия, характеризующаяся возникновением болей в области сердца, чаще в III —IV межреберье слева от грудины, иррадиирующих в левую лопатку или левую руку. Болям предшествуют тошнота, приливы жара к лицу, рукам, озноб или холодный пот, онемение конечностей, ощущение нехватки воздуха.
Боли в области сердца не исчезают от приема нитроглицерина, при строгом постельном режиме. Климактерической кардиопатии, по данным А. И. Воробьева и Т. В. Шишковой, соответствуют характерные изменения биоэлектрической активности миокарда — зубец T снижен или даже отрицателен, амплитуда его колеблется в пределах 1—20 мм, фиксируется он во многих отведениях.
Психические расстройства при Климактерическом синдроме являются постоянными и во многих случаях выступают на первый план в его клин, картине. В литературе их обозначают как психоэндокринный климактерический синдром, климактерический невроз, психосоматический климактерический синдром, невроз тревоги.
Психические сдвиги многообразны и неспецифичны. Генез их определяется не только основными свойственными климаксу нейроэндокринными сдвигами, но и сопутствующими им вторичными соматическими нарушениями (сердечно-сосудистыми, неврологическими, в частности вегетативными, изменениями функции щитовидной железы и др.), психогенными моментами, связанными с недостаточно обоснованным ожиданием каких-то особо неблагоприятных изменений в сфере личной и социальной жизни, а также соматического состояния.
Весь комплекс наблюдающихся при К. с. психических расстройств соответствует психоэндокринному синдрому Блейлера: неустойчивость (особая лабильность) аффективной сферы, умственной работоспособности и влечений.
Особенно неустойчивым становится настроение. Диапазон его изменений колеблется от раздражительности, недовольства окружающим, придирчивости и капризности до выраженных состояний немотивированной тревоги и опасений, тоскливости, внутреннего беспокойства, бессодержательных страхов. Характерна немотивированность изменений настроения. По незначительному поводу, а часто и без повода возникает тоска, то с потерей интереса* безразличием ко всему, чувством бессилия и опустошенности, то с тревогой, беспокойством и внутренней напряженностью. Реже возникают противоположные состояния — повышенное настроение с элементами экзальтированности и сентиментальности. Соответствующие нарушения, развиваясь у лиц с различной преморбидной структурой личности, могут создавать картины, близкие к психопатическим, в частности истерической психопатии.
Лабильность отмечается и со стороны психической активности, к-рая может быть то нормальной, то несколько повышенной, то сниженной, когда внезапно развивается чувство усталости, трудность концентрации внимания, невозможность выполнять обычную нагрузку (читать, писать, считать).
Столь же неустойчивыми становятся и влечения. Характерны расстройства сна — сонливость или бессонница с наплывом тревожных мыслей и опасений, иногда с элементами ажитации. Аппетит то нормальный, то повышен или снижен; может появляться избирательное влечение к какой-либо определенной пище (обычно кислой или соленой). Половое влечение может как резко падать, так и повышаться. Иногда наблюдается повышенная чувствительность к изменениям температуры окружающей среды (напр., повышенная зябкость).
Наряду с массивными вегетативными сдвигами возможны сенестопатий (см.) в виде зуда, покалываний или неопределенных неприятных ощущений в разных областях тела, которые могут обусловливать развитие ипохондрических идей (мысли о заболевании раком, туберкулезом или каким-либо другим тяжелым соматическим заболеванием).
В целом психические нарушения при К. с. сходны с таковыми при гипертиреозе (см. Тиреотоксикоз). Поскольку в климактерическом периоде нередко отмечается повышение функции щитовидной железы, то существует точка зрения о ее большой роли в генезе психических сдвигов.
От описанного психоэндокринного синдрома следует отличать истинные психогенные реакции, обусловленные реакцией женщины на «катастрофическое постарение» и связанные с этим преувеличенные ожидания соответствующих последствий. Обычно в этих случаях развиваются тревожно-депрессивные состояния. Аналогичной картиной может дебютировать и пресенильный психоз. Но в обоих этих случаях отсутствует столь характерная для психоэндокринного синдрома лабильность, отмечается монотонность расстройств, а при пресенильном психозе, кроме того, значительное место в клин, картине занимают бредовые идеи (виновности, осуждения и т. п.).
Диагноз
Диагноз основывается на выявлении типичных признаков Климактерического синдрома и хроногенной связи их возникновения с климактерическими изменениями менструальной функции. Большие трудности возникают при установлении диагноза К. с., развившегося на фоне хронических соматических заболеваний. У таких больных заболевание протекает обычно тяжело и атипично, а течение соматических заболеваний обостряется.
При изучении анамнеза уделяют внимание перенесенным заболеваниям, выделяя среди них те, которые могут способствовать осложнённому течению климактерия (напр., хрон, заболевания, инфекции, неврол, страдания), заболевания сердечнососудистой системы, в частности атеросклероз, гипертоническую болезнь, особенности их течения со времени появления признаков К. с.
Из числа специальных методов исследования используют тесты функц, диагностики яичников, количественное определение стероидных гормонов, гонадотропинов, детально изучают состояние сердечно-сосудистой системы.
Уточнению диагноза в последующем способствуют также благоприятные результаты лечения препаратами стероидных гормонов.
При установлении диагноза К. с. необходимо иметь достаточно полное представление и о сопутствующих заболеваниях внутренних органов, нейроэндокринных нарушениях. При этом необходимо дифференцировать Климактерический синдром с патологическими состояниями, дающими аналогичные симптомы, но с климактерием непосредственно не связанными, гл. обр. с первичными гипоталамическими нарушениями (см. Гипоталамический синдром), и обострившимися в связи с климактерием проявлениями гипертонической болезни (см.), для которых также характерна выраженная вегетативно-сосудистая симптоматика.
Лечение
Вопрос о лечении больных с легкой формой Климактерического синдрома решается в процессе наблюдения. Показанием для лечения служат тяжело протекающий и средней тяжести К. с.
Больным рекомендуется рациональный гиг. и диетический режим с включением в пищевой рацион витаминных препаратов. Проводят леч. физкультуру в виде утренней гимнастики, сеансов лечебной гимнастики, спортивных и оздоровительно-тренировочных мероприятий. Применяют Также разнообразные методы физиотерапии (гальванический воротник, электрофорез лекарственными веществами шейной и шейно-лицевой областей и др.).
Из числа медикаментозных методов лечения К. с. большое распространение получили нейролептики, особенно пиперазиновые производные фенотиазинового ряда в малых дозах — френолон, метеразин, этаперазин, трифтазин. Успех применения нейролептиков определяется подбором препарата и оптимальной его терапевтической дозы. Лечение начинают с минимальной дозы препарата, оценивая леч. эффект через 2 нед., после чего или продолжают прием той же дозы, или увеличивают ее вдвое при отсутствии эффекта. При появлении признаков передозировки (сонливость, вялость, апатия, сухость слизистых оболочек) дозу снижают в 2 раза по сравнению с первоначальной.
Лечение продолжают до достижения терапевтического эффекта, после чего прием препарата постепенно прекращают. Повторные курсы лечения, менее продолжительные и в меньших дозах назначают при рецидивах. На долю плацебо (см.) приходится ок. 30% терапевтического эффекта. По показаниям назначают сердечные средства.
Из гормональных препаратов при К. с., развившемся в начальной стадии климактерия, предпочтение следует отдавать прогестинам, при лечении больных после прекращения менструальной функции — эстрогенам или комбинации их с андрогенами.
При лечении в период начинающейся климактерической дисфункции яичников благоприятный эффект дает назначение трехмесячного курса лечения комбинированными эстроген-гестагенными препаратами с 5 по 25-й день цикла (инфекундин, бисекурин и пр.) под ежемесячным контролем состояния свертывающей и противосвертывающей систем крови. В более поздний период при редких и скудных менструальноподобных кровянистых выделениях, так же как и в первые месяцы и годы после прекращения менструальной функции, назначают меньшие курсовые дозы тех же препаратов* с перерывами или непрерывно до достижения клин, эффекта. Больным с осложненным К. с., протекающим с выраженными нарушениями со стороны сердечно-сосудистой системы, в т. ч. и с картиной климактерической кардиопатии, назначают эстрогены и андрогены в соотношении 1 : 50 — эстрадиол-дипропионат 0,5 мг и тестостерон-пропионат 25 мг в одном шприце внутримышечно (основной курс лечения — 5—7 инъекций каждые 5—7 дней, поддерживающие дозы — 1 инъекция каждые 25—30 дней).
При наличии психических расстройств рекомендуется психотерапия, седативные средства, снотворные, антидепрессанты, а в некоторых случаях — небольшие дозы нейролептиков (резерпин, аминазин).
Наиболее удовлетворительные результаты лечения наблюдаются у больных, подвергшихся комплексному лечению в минимальные сроки со времени появления первых признаков Климактерического синдрома.
См. также Климактерический период.
Библиография: Вихляева Б.М. Климактерический синдром и его лечение, М., 1966, библиогр.; Гинекологическая эндокринология, под ред. К. Н. Жмакина, с. 304, М., 1976; Змановский Ю.Ф. Возрастные нейрофизиологические особенности и климактерические расстройства у женщин, М., 1975, библиогр.; Мандельштам В. А. Маточные кровотечения в менопаузе, Л., 1974; Руководство по клинической эндокринологии, под ред. В. Г. Баранова, с. 555, Л., 1977; Вleuler М. Endokrinologische Psychiatrie, S. 241 u. a., Stuttgart, 1954; Dureau F. Problemes psychiatriques rencontres la mtnopause, Rev. Med. (Paris), t. 15, p. 741, 1966; Hauser G. A.u. MiillerH. R. Uber den Mechanismus der Wallungen, Gynaecologia (Basel), Bd 144, S. 329, 1957.
E. М. Вихляева; Д. Д. Орловская (психиат.)
Климактерический синдром (менопауза) — Лечение
Цели лечения климактерического синдрома
- Поддержание нормального функционального состояния гормонозависимых тканей.
- Уменьшение симптомов климактерического синдрома.
- Улучшение качества жизни пожилых женщин.
- Профилактика остеопороза.
Немедикаментозное лечение климактерического синдрома
В пищевых продуктах используют продукты, содержащие соевый белок (40 мг), в состав которого входит 75 мг фитоэстрогенов.
Медикаментозная терапия климактерического синдрома
При лечении климактерического синдрома используются только натуральные эстрогены, идентичные по химической структуре с эстрогенами, синтезируемыми в женском организме.
- Эстрадиол и его производные:
- 17b-эстрадиол;
- эстрадиола валерата;
- эстрадиол бензонат;
- конъюгированных конских эстрогенов.
- Estrone:
- конъюгированные конские эстрогены.
- Эстриол:
- эстриол;
- сукцинат эстриола.
Для предотвращения гиперпластических процессов и рака эндометрия женщины с интактной маткой должны принимать прогестины циклически или непрерывно.
Прогестагены, используемые в гормонозаместительной терапии, делятся на 2 основные группы:
- Прогестерон и подобные прогестерону соединения:
- натуральный прогестерон;
- синтетических производных соединений:
- дидрогестерон;
- производных прегнана;
- производных норэпрегана.
- Производные 19-нортестостерона.
- Этинилированные прогестагены:
- эстраны-производные: норэтистерон, линестренол;
- гонан-производные: левоноргестрел.
- Неэтиленовые прогестагены:
- Антиминералокортикоид:
- Этинилированные прогестагены:
Существует 3 основных режима заместительной гормональной терапии:
- монотерапия эстрогенами или прогестагенами;
- комбинированная терапия (эстрогенно-гестагенная) в циклическом режиме;
- комбинированная терапия (эстрогенно-гестагенная) в монофазном непрерывном режиме.
В интактной матке выбор режима терапии и препарата зависит от фазы климактерического периода.
В перименопаузе с интактной маткой назначается комбинированная циклическая терапия. Рекомендуемые препараты:
- эстрадиола валерата 2 мг и левоноргестрела 0,15 мг, курс 6-12 месяцев;
- эстрадиола валерата 2 мг и норгестрела 0,5 мг, курс 6-12 месяцев;
- эстрадиола валерата 1-2 мг и медроксипрогестерона ацетата 10 мг, курс 6-12 месяцев;
- 17b-эстрадиол 2 мг и норэтистерона ацетат 1 мг, курс 6-12 месяцев;
- эстрадиола валерата 2 мг и ципротерона ацетата 1 мг, курс 6-12 месяцев (показан с симптомами гиперандрогении в менопаузе).
При отсутствии матки (после перенесенной гистерэктомии) монотерапию эстрогеном назначают прерывистым курсом или в непрерывном режиме:
В постменопаузе используется комбинированная непрерывная терапия:
- тиболон 2,5 мг — 1 таблетка в день;
- 17b-эстрадиол 2 мг и норэтистерона ацетат 1 мг — 1 таблетка 1 раз в день.
При противопоказаниях к системной заместительной гормональной терапии рекомендую:
- Эстрадиол 0,05-0,1 мг, 1 пластырь на коже один раз в неделю — 6-12 месяцев;
- Эстрадиол 0.5-1 мг один раз в день для нанесения на кожу живота или ягодиц, 6 мес.
 [19], [20], [21], [22], [23], [24], [25]
[19], [20], [21], [22], [23], [24], [25]
Хирургическое лечение климактерического синдрома
Не использовать с менопаузальным синдромом.
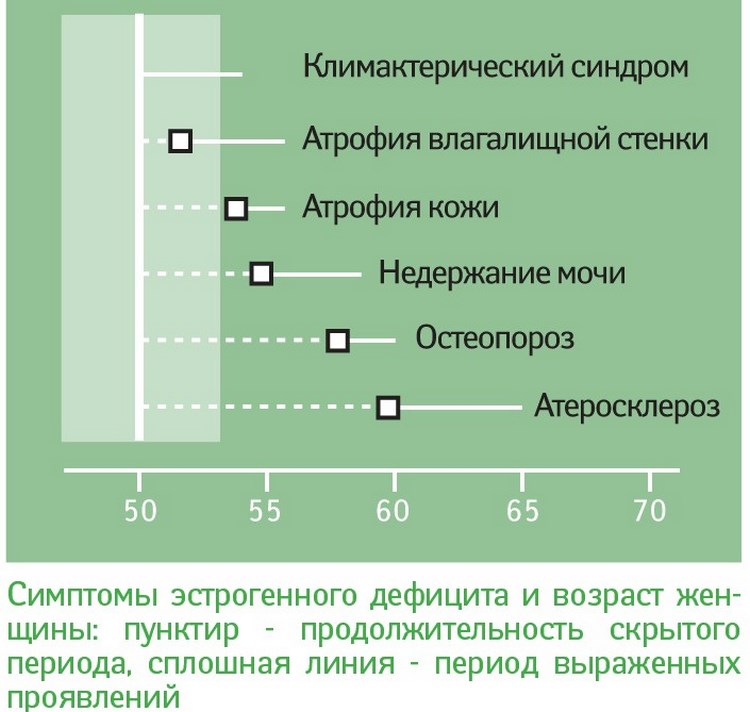
Комплекс патологических проявлений угасания репродуктивной функции у женщин. Ранние симптомы включают приступы жара и потоотделения, головные боли, тахикардию, нестабильное кровяное давление, раздражительность, апатию, снижение полового влечения. Через 1-2 года после последней менструации могут развиться истончение слизистых оболочек мочеполовой системы, боли во время полового акта, недержание мочи, сухость кожи, морщины, выпадение волос.На более поздних стадиях (через 2-5 лет после последней менструации) менопаузальный синдром проявляется атеросклерозом, гиперлипидемией, углеводным обменом, гипертонией, остеопорозом, нарушением памяти, зрения, слуха. Синдром менопаузы лечат с помощью гормональной терапии (эстрогены, гестагены), фитотерапии, питания и корректировки образа жизни.
Лучшие спа-отели в Друскининкай по качеству лечения
Спа Отель Европа Рояль
4 *
От 74 € за 1 день
полный пансион и лечение
9,6 /10
Спа-отель Egle Comfort
4 *
От 65 € за 1 день
полный пансион и лечение
9,4 /10
Спа Отель Эгле Эконом
3 *
От 50 € за 1 день
полный пансион и лечение
9,3 /10
Спа-отель Egle Standard
3 *
От 52 € за 1 день
полный пансион и лечение
9,3 /10
Спа Отель Спа Вильнюс
4 *
От 81 € за 1 день
полный пансион и лечение
9,4 /10
Спа Отель Друскининкай — комплекс Гранд СПА Лиетува
4 *
От 60 € за 1 день
полный пансион и лечение
9,4 /10
Показать все спа отели в городе Друскининкай
Марина Починская
Лидер службы поддержки
Медицинская консультация
Бесплатная помощь врача-курорта
Если у вас возникли трудности с выбором курорта или спа-отеля, который подходит для лечения ваших заболеваний, воспользуйтесь бесплатной консультацией курортного врача Елены Хорошевой.
Задайте свой вопрос здесь
Елена Хорошева
Главный врач sanatoriums.com
,
Комплекс патологических проявлений угасания репродуктивной функции у женщин. Ранние симптомы включают приступы жара и потоотделения, головные боли, тахикардию, нестабильное кровяное давление, раздражительность, апатию, снижение полового влечения. Через 1-2 года после последней менструации могут развиться истончение слизистых оболочек мочеполовой системы, боли во время полового акта, недержание мочи, сухость кожи, морщины, выпадение волос.На более поздних стадиях (через 2-5 лет после последней менструации) менопаузальный синдром проявляется атеросклерозом, гиперлипидемией, углеводным обменом, гипертонией, остеопорозом, нарушением памяти, зрения, слуха. Синдром менопаузы лечат с помощью гормональной терапии (эстрогены, гестагены), фитотерапии, питания и корректировки образа жизни.
Лучшие спа-отели в Бирштонасе по качеству лечения
Спа-отель Egle Comfort
4 *
От 65 € за 1 день
полный пансион и лечение
9,3 /10
Спа-отель Vytautas Mineral SPA
4 *
От 80 € за 1 день
полный пансион и лечение
9,1 /10
Показать все спа отели в городе Бирштонас
Поддержка клиентов
Не уверены, по каким критериям следует выбрать курорт или спа-отель?
Не знаете как забронировать?
Позвоните нам, и наш персонал поддержки поможет вам.
Вопросы-Ответы
Марина Починская
Лидер службы поддержки
Медицинская консультация
Бесплатная помощь врача-курорта
Если у вас возникли трудности с выбором курорта или спа-отеля, который подходит для лечения ваших заболеваний, воспользуйтесь бесплатной консультацией курортного врача Елены Хорошевой.
Задайте свой вопрос здесь
Елена Хорошева
Главный врач sanatoriums.com
,
Комплекс патологических проявлений угасания репродуктивной функции у женщин. Ранние симптомы включают приступы жара и потоотделения, головные боли, тахикардию, нестабильное кровяное давление, раздражительность, апатию, снижение полового влечения. Через 1-2 года после последней менструации могут развиться истончение слизистых оболочек мочеполовой системы, боли во время полового акта, недержание мочи, сухость кожи, морщины, выпадение волос.На более поздних стадиях (через 2-5 лет после последней менструации) менопаузальный синдром проявляется атеросклерозом, гиперлипидемией, углеводным обменом, гипертонией, остеопорозом, нарушением памяти, зрения, слуха. Синдром менопаузы лечат с помощью гормональной терапии (эстрогены, гестагены), фитотерапии, питания и корректировки образа жизни.
Поддержка клиентов
Не уверены, по каким критериям следует выбрать курорт или спа-отель?
Не знаете как забронировать?
Позвоните нам, и наш персонал поддержки поможет вам.
Вопросы-Ответы
Марина Починская
Лидер службы поддержки
Медицинская консультация
Бесплатная помощь врача-курорта
Если у вас возникли трудности с выбором курорта или спа-отеля, который подходит для лечения ваших заболеваний, воспользуйтесь бесплатной консультацией курортного врача Елены Хорошевой.
Задайте свой вопрос здесь
Елена Хорошева
Главный врач sanatoriums.com
,

