Промывание желудка
Промывание желудка —
процедура удаления из желудка его
содержимого, применяемая с лечебной
целью или для диагностического
исследования получаемых промывных вод.
Данную манипуляцию можно осуществить
с помощью толстого желудочного зонда,
вводимого через рот и с помощью тонкого
желудочного зонда, вводимого как через
рот, так и через нос. Выбор методики
зависит от возникшей проблемы.
В случае острых отравлений
промывание желудка нередко
необходимо производить в порядке
оказания неотложной помощи на
догоспитальном этапе, поэтому техникой
промывания желудка должны владеть
практически все медики, в т.ч. участковые
врачи и медсестры.
Введение желудочного зонда через рот
Цель
Лечебная.
Диагностическая (промывание желудка
применяют при заболеваниях желудка,
главным образом для цитологического
исследования промывных вод, а также
для идентификации яда при отравлениях
и для выделения возбудителя при
бронхолегочных воспалениях (в случае
заглатывания больным мокроты) и различных
инфекционных поражениях желудка). .
.
Показания
Острые отравления различными ядами,
принятыми внутрь, пищевые отравления,
гастриты с обильным образованием слизи,
реже — уремия (при значительном
выделении азотсодержащих соединений
через слизистую оболочку желудка), и
др.Необходимость эвакуации желудочного
содержимого с целью снижения давления
на стенки желудка и уменьшения
выраженности тошноты и рвоты, связанных
с кишечной непроходимостью или
оперативным вмешательством.
Противопоказания
к промыванию желудка зондовым методом
Крупные
дивертикулыЗначительное
сужение пищеводаОтдаленные
сроки (более 6—8 ч) после тяжелого
отравления крепкими кислотами и
щелочами (возможна перфорация стенки
пищевода)Язвы
желудка и двенадцатиперстной кишки.Опухоли
желудка.Кровотечения
из верхних отделов желудочно-кишечного
тракта.
Бронхиальная
астма.Тяжелыесердечные
заболевания.
Относительные
противопоказания:
острый
инфаркт миокарда,острая
фаза инсульта,эпилепсия
с частыми судорожными припадками (в
связи с возможностью перекусывания
зонда).
Оснащение
Для промывания желудка
обычно используют толстый желудочный
зонд и воронку. Промывание осуществляют
по принципу сифона, когда по наполненной
жидкостью трубке, соединяющей два
сосуда, происходит движение жидкости
в сосуд, расположенный ниже. Один сосуд —
воронка с водой, другой — желудок.
При подъеме воронки жидкость поступает
в желудок, при опускании — из желудка
в воронку (рис. 1).
Рис. 1.
—
Система для промывания желудка: 2
толстых стерильных желудочных зонда,
соединенных стеклянной трубкой (слепой
конец у одного зонда срезан). Можно
использовать и тонкий зонд для этих
целей.
—
Стеклянная воронка емкостью 0,5-1 л.—
Полотенце.—
Салфетки.—
Стерильная емкость для сбора промывных
вод на исследование.
—
Емкость с водой комнатной температуры
(10 л).—
Кувшин.—
Емкость для слива промывных вод.—
Перчатки.—
Непромокаемый фартук.—
Дистиллированная вода (физиологический
раствор).
Измерение
длины зондаРис. 2.
Существует
несколько способов измерения длины
зонда.
Необходимо
измерить у пациента расстояние от
мечевидного отростка грудины до уха
и от уха до носа (рис. 2).Можно
от роста пациента отнять 100 см.Можно
измерить у пациента расстояние от
резцов до пищеводно-желудочного
перехода при эндоскопии. На зонд
обязательно наносится метка, до которой
он и заводится.
Положение
пациента
Сидя
на стуле, плотно прислонившись к его
спинке, слегка наклонив голову вперед
и раздвинув колени чтобы между ногами
можно было поставить ведро или таз.
Если
пациент не может занять это положение,
то процедуру выполняют в положении
пациента лежа на боку.Больным,
находящимся в коматозном состоянии,
промывание желудка производят в
положении лежа на животе.
Техника
введения желудочного зонда
Производящему процедуру
удобнее встать справа от пациента.
(фото)Перед
началомпроцедуры на больного нужно
надеть клеенчатый фартук; если у него
имеются съемные зубные протезы, их
необходимо снять. При отравлении
прижигающими ядами (кроме фосфорсодержащих),
больному перед промыванием желудка
целесообразно предложить выпить 50 мл
растительного масла. Предложите пациенту
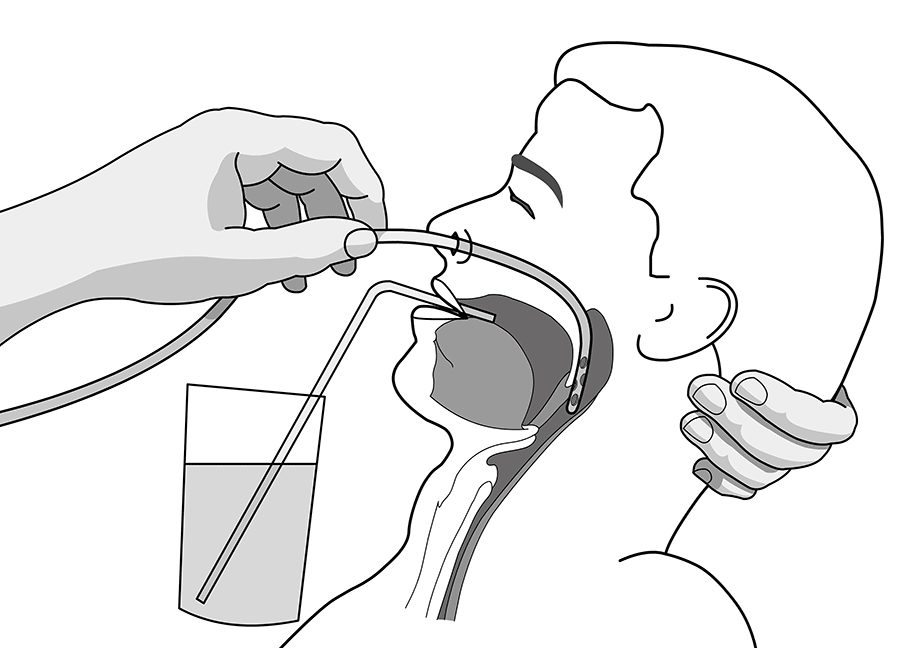
открыть рот. Правой рукой введите
смоченный водой толстый желудочный
зонд до корня языка. Положите слепой
конец зонда на корень языка. Попросите
пациента сделать несколько глотательных
движений, во время которых осторожно
продвигайте зонд в пищевод. Можно
предложить медленно пить воду. Во время
Во время
глотания надгортанник закрывает вход
в трахею, одновременно открывая вход
в пищевод. Продвигать зонд следует
медленно и равномерно. Если Вы ощущаете
при введении зонда сопротивление,
следует остановиться и извлечь зонд.
Сопротивление при введении зонда,
кашель, изменение голоса, рвота, цианоз
и т.д. свидетельствуют об ошибочном
попадании зонда в трахею. Тогда зонд
надо извлечь и процедуру введения
повторить сначала. Если сопротивления
нет, то можно продолжать введение зонда
до нужной отметки.
Контроль
местонахождения зонда
Необходимо убедиться, что зонд находится
в желудке Для этого необходимо набрать
в шприц Жане воздух (30-40 мл) и присоединить
его к зонду. Ввести воздух в желудок
под контролем фонендоскопа (выслушиваются
характерные звуки).
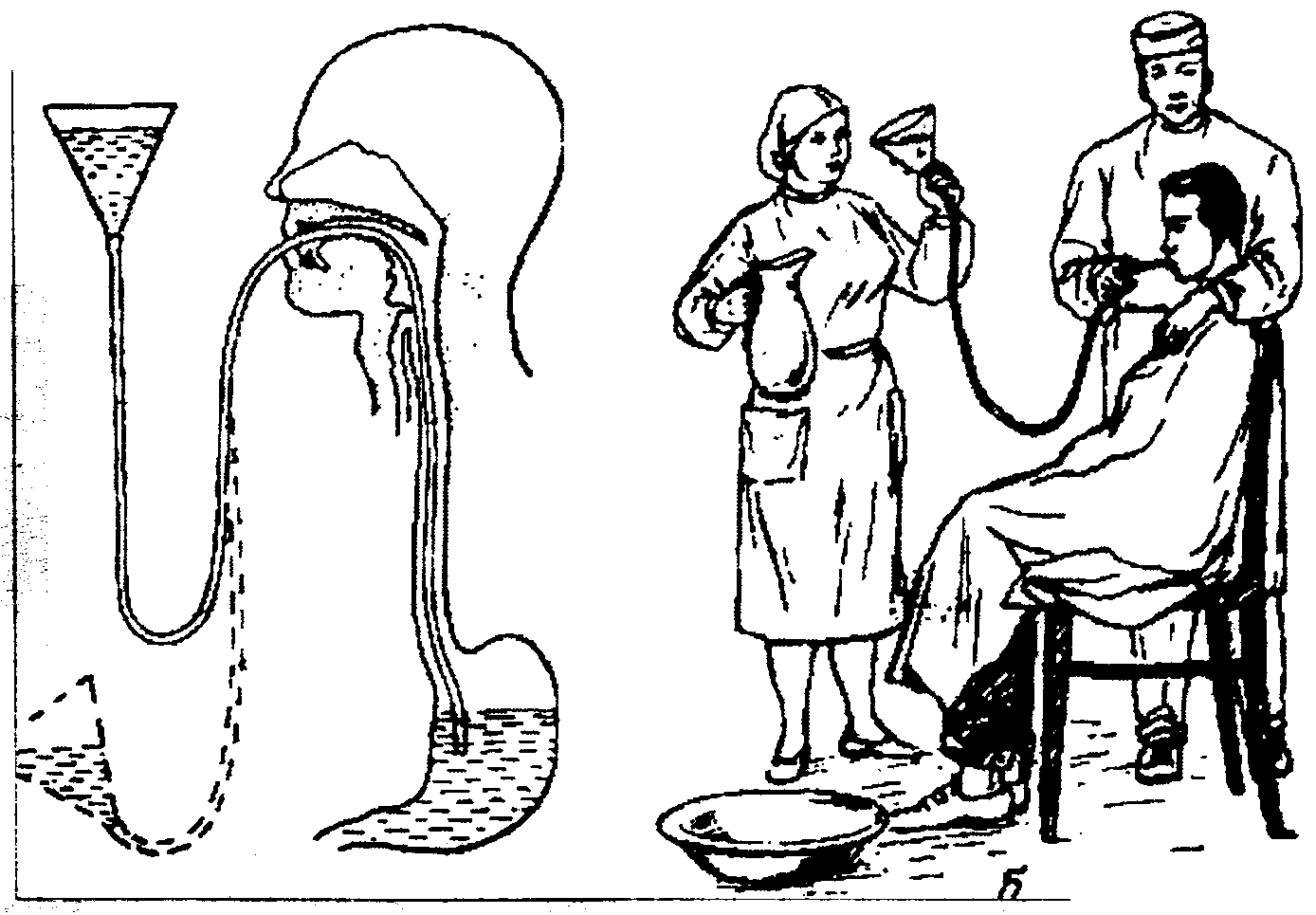
Техника
промывания желудка
К зонду присоединяют воронку, которую
необходимо опустить до уровня желудка,
тем самым предотвращая выливание
содержимого желудка. Держа воронку
Держа воронку
слегка наклонно на уровне желудка,
налить в нее один литр воды. При таком
положении воронки вода не будет уходить
в желудок. Медленно поднять воронку
вверх, приблизительно на 1 м. Как только
вода достигнет устья воронки, опустить
воронку до уровня колен, не допуская
выливания воды. По закону сообщающихся
сосудов вода поступит в желудок, а затем
вновь в воронку. Повторить манипуляцию
дважды и вылить промывные воды в
приготовленную стерильную емкость (в
том случае, если необходимо взять
промывные воды на исследование). При
подозрении на отравление прижигающими
слизистую ядами берут на исследование
первую порцию промывных вод. По окончании
процедуры воду вылить в емкость для
слива.
По окончании процедуры отсоединить
воронку и извлечь зонд из желудка,
обернув его салфеткой. Погрузить
загрязненные предметы в емкость с
дезинфектантом (если используются
средства без фиксирующего действия).
Оформить направление и отправить
емкость с промывными водами в лабораторию.
Остальные промывные воды вылить в
канализацию. Сделать запись в истории
болезни о проведении процедуры и реакции
на неё пациента.
Врач посоветовал поставить зонд — Nutricia Advanced Medical Nutrition
Энтеральное питание является неотъемлемой частью терапии. Но в разных состояниях пациенту могут потребоваться разные способы получения питания. Это может быть питание через назогастральный зонд, через гастростому и/или самостоятельное питание пациента специализированными продуктами (сипинговое питание).
Сипинговое специализированное питание представлено в виде стерильных порционных упаковок по 125–200 мл. Каждую такую порцию специализированного питания пациент должен принимать в течение 15–20 минут, маленькими глотками. О специальных средствах доставки специализированного питания мы расскажем подробнее.
Вам врач посоветовал поставить зонд – что это значит?
Назогастральный зонд – это устройство подачи специализированного питания в желудочно-кишечный тракт, когда пациент испытывает затруднения в самостоятельном приеме достаточного количества питательных веществ и/или уже имеет прогрессирующую питательную недостаточность.
Важно понимать, что постановка зонда – это безопасная и несложная по технологии процедура, которая поможет Вам или близкому Вам человеку почувствовать себя лучше, т. к. восполнение нутритивной недостаточности означает физическую активность, снижение слабости и утомляемости, лучшую переносимость терапии, улучшение состояния организма и сокращение срока восстановительного периода. В некоторых случаях постановка зонда – единственное оптимальное решение для пациента.
Зонд устанавливается врачом или медицинским персоналом, имеющим навыки установки назогастрального зонда. Уход за зондом не представляет трудности и может легко осуществляться как ухаживающим, так и самим пациентом.
Для питания посредством назогастрального зонда используются специальные продукты специализированного питания.
Питание через зонд является:
• Безопасным
• Легким
• Простым
• Может осуществляться наравне с обычным питанием
Если врач порекомендовал Вам купить питательный зонд, то при его выборе стоит отдать предпочтение зондам длительного периода применения т.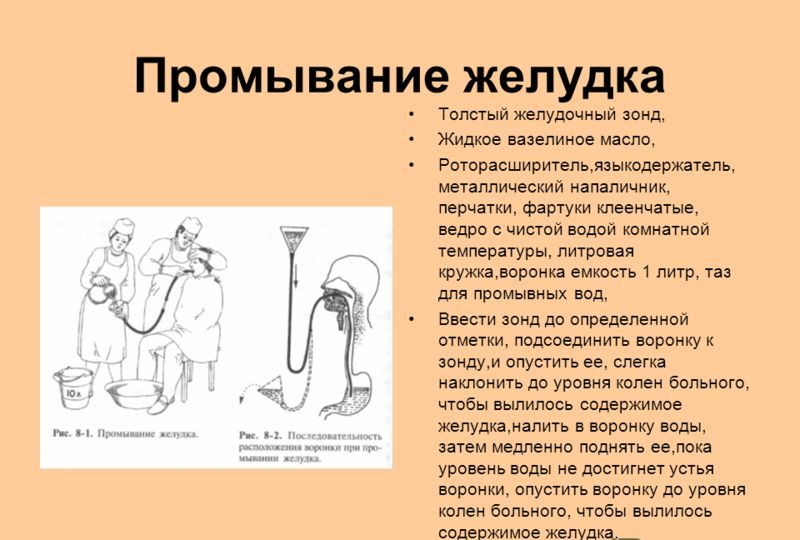 к. это снизит травматичность и неудобство для пациента при постоянной смене трубки. Кроме того, важен материал, из которого изготовлен питательный зонд: гибкие, полиуретановые зонды не образуют пролежней и также более удобны в применении. И еще одной характеристикой является толщина трубки – конечно, чем тоньше зонд, тем меньше он доставляет дискомфорт. Именно поэтому продукты специализированного питания обладают хорошей текучестью, чтобы обеспечить прохождение даже по очень тонкому назогастральному зонду.
к. это снизит травматичность и неудобство для пациента при постоянной смене трубки. Кроме того, важен материал, из которого изготовлен питательный зонд: гибкие, полиуретановые зонды не образуют пролежней и также более удобны в применении. И еще одной характеристикой является толщина трубки – конечно, чем тоньше зонд, тем меньше он доставляет дискомфорт. Именно поэтому продукты специализированного питания обладают хорошей текучестью, чтобы обеспечить прохождение даже по очень тонкому назогастральному зонду.
Как ухаживать за назогастральным зондом?
Как предотвратить заболевания желудочно-кишечного тракта — Российская газета
По статистике почти 90 процентов городского населения в той или иной степени страдают от заболеваний желудочно-кишечного тракта.
Длина этого пути, где из пищи извлекаются полезные вещества, у взрослого человека составляет примерно семь метров. И на всем его протяжении — в пищеводе, желудке, кишечнике — нас могут подстерегать неприятности.
Мелочь вредная и полезная
Одно из самых распространенных заболеваний желудка — хронический гастрит. Главную причину медики видят в негативных факторах, которые разрушают слизистую желудка. Это алкоголь, недоброкачественная пища, употребление слишком горячих напитков, аспирина, кислот и щелочей. Но не так давно выяснилось, что гастрит (как, впрочем, и язва) может вызываться нашим крохотным сожителем — микробом под названием «хеликобактер пилори», обитающим в желудке. А это значит, что (как и в случаях других инфекционных заболеваний) гастрит и язва заразны. И могут передаваться от человека к человеку.
Дисбактериоз — тоже нередкая сегодня болезнь. И, что важно, она тянет за собой и другие недуги. И опять дело в живой мелочи. Дело в том, что в нашем кишечнике обитают полезные бактерии, без которых процесс пищеварения просто не состоялся бы. Но прием антибиотиков (или иные причины) могут привести к изменениям нормального состава микрофлоры . А в результате нарушаются процессы пищеварения. Плохо усваиваются питательные вещества, витамины… Дефицит витамина РР вызывает раздражительность, неуравновешенность, подавленное настроение… Плохое усвоение витамина В2 характеризуется выпадением волос, изменением формы ногтей, заедами, стоматитом, дерматитом крыльев носа… Нехватка витаминов B1 и В6 приводит к приступам головной боли, слабости, атонии кишечника, дистрофическим изменениям в миокарде…
Плохо усваиваются питательные вещества, витамины… Дефицит витамина РР вызывает раздражительность, неуравновешенность, подавленное настроение… Плохое усвоение витамина В2 характеризуется выпадением волос, изменением формы ногтей, заедами, стоматитом, дерматитом крыльев носа… Нехватка витаминов B1 и В6 приводит к приступам головной боли, слабости, атонии кишечника, дистрофическим изменениям в миокарде…
Всех последствий дисбактериоза и не перечислить. Ведь от него в первую очередь страдает иммунитет — главный страж здоровья нашего организма.
Когда следует насторожиться?
Первый тревожный сигнал, конечно, боль. Она может быть острой или тупой, схваткообразной или, напротив, ноющей.
Кроме боли для заболеваний ЖКТ характерны и другие признаки:
— неприятные ощущения в животе, например, чувство распирания и тяжести, на протяжении длительного времени;
— тошнота, изжога или горечь во рту;
— снижение аппетита, отвращение к каким-либо продуктам, особенно к мясу;
— неестественная жажда;
— появление налета на языке;
— повышенное газообразование;
— неприятный запах изо рта;
— повышенное слюноотделение;
— рвота «кофейной гущей» или с кровью;
— выделение крови из прямой кишки;
— расстройство стула длительностью свыше нескольких недель;
— чередование запоров и поносов;
— значительное снижение массы тела;
— явления анемии (малокровия) — слабость, повышенная утомляемость, головокружение;
— длительное повышение температуры тела.
Практически любой из этих симптомов, а тем более их сочетание означает, что нужно срочно обратиться к врачу. Самолечение недопустимо. Именно из-за таких самодеятельных попыток, как правило, болезнь переходит в хроническую форму. И тогда справиться с ней очень трудно. Только врач после тщательного обследования может определить, какая именно патология вызывает те или иные симптомы, которые, кстати, могут быть схожими при самых различных заболеваниях ЖКТ: гастрите, язвенной болезни желудка и двенадцатиперстной кишки, желчнокаменной болезни, синдроме раздраженного кишечника, дисбактериозе.
Все начинается с еды
Но какое бы лечение ни назначил врач, все может оказаться бесполезным, если не соблюдать определенную диету. Ведь наш главный «котел для пищи» часто помогает спасти сама еда.
Прежде всего надо отказаться от еды всухомятку, от острой, соленой, копченой и любой другой трудноперевариваемой пищи, а также не допускать переедания, однообразного неполноценного питания.
Вредны длительные перерывы в еде, есть лучше чаше — небольшими порциями.
Особое внимание следует обратить на температуру пищи. Расстройства органов пищеварения вызывают и очень холодные, и чрезмерно горячие еда и напитки.
Исключите продукты и блюда, усиливающие секрецию органов пищеварения, процессы брожения и гниения в кишечнике. Ну и само собой тем, кто страдает от заболеваний ЖКТ, непременно надо отказаться от алкоголя и табака.
Желудок в цифрах
— 0,5 литра — объем пустого желудка, который после принятия пищи может растянуться от одного до четырех литров;
— 2 — 4 часа тратит желудок на переваривание обеда, затем пища попадает в тонкую кишку, где пищеварение продолжается еще 4 — 6 часов. Затем остатки идут в толстую кишку и могут оставаться там еще 15 часов;
— 3 — 4 дня — срок, за который желудок полностью меняет свою оболочку. Без этого желудочный сок просто растворил бы наш главный пищеварительный орган;
— 5 стаканов желудочного сока вырабатывает в течение суток желудок взрослого человека;
— 50% россиян страдают гастритом;
— 100 желез, вырабатывающих пищеварительные ферменты, умещаются на одном квадратном сантиметре слизистой оболочки желудка;
— 22 000 килограммов пищи в среднем переваривает человеческий желудок в течение жизни;
— 5 000 000 тончайших ворсинок, через которые идет всасывание питательных веществ, расположено в тонкой кишке.
|
Этапы
|
Обоснование
|
|
I. Подготовка к процедуре:
1. Собрать информацию о пациенте до встречи с ним. Доброжелательно и уважительно представиться ему. Уточнить, как к нему обращаться. Выяснить, приходилось ли ему встречаться с данной манипуляцией; когда, по какому поводу, как он ее перенес
|
Установление контакта с пациентом
|
|
2. Объяснить пациенту цель и ход предстоящей процедуры (если он с нею незнаком)
|
Психологическая подготовка к манипуляции
|
|
3. Получить его согласие
|
Соблюдение прав пациента
|
|
4.
|
Необходимое условие для эффективного проведения процедуры
|
|
II. Выполнение процедуры:
|
Обеспечение свободного прохождения зонда
|
|
6. Отгородить пациента ширмой (при необходимости)
|
Обеспечение уединения пациента и поддержания чувства собственного достоинства
|
|
7. Надеть непромокаемые фартуки на себя и пациента
|
Защита одежды от промокания и загрязнения
|
|
8.
|
Обеспечение инфекционной безопасности
|
| 9. Определить глубину, на которую должен быть введен зонд (можно измерить расстояние от губ до мочки уха и вниз по передней брюшной стенке так, чтобы последнее отверстие зонда было ниже мечевидного отростка, либо из роста пациента отнять 100 см), и поставить метку | Необходимое условие для введения зонда в желудок |
| 10. Смочить зонд водой или обработать его глицерином | Обеспечение продвижения зонда в желудок |
| 11. Встать справа от пациента. Предложить ему открыть рот. Положить слепой конец зонда на корень языка, а затем продвинуть его глубже в глотку | Подготовка к введению зонда |
|
12. Попросить пациента сделать несколько глотательных движений, во время которых осторожно продвигать зонд в пищевод
|
Во время глотания надгортанник закрывает вход в трахею, одновременно открывая вход в пищевод
|
13. Продвигать зонд медленно и равномерно. Если встретится сопротивление, следует остановиться и извлечь зонд. Повторить пункт 12 Продвигать зонд медленно и равномерно. Если встретится сопротивление, следует остановиться и извлечь зонд. Повторить пункт 12 | Сопротивление при введении, кашель, изменение голоса, рвота, цианоз и т. д. свидетельствуют об ошибочном попадании зонда в трахею |
| 14. Продолжать введение зонда до нужной отметки. Убедиться, что зонд находится в желудке: набрать в шприц Жане воздух 30– 40 мл и присоединить его к зонду. Вывести воздух в желудок под контролем фонендоскопа (выслушиваются характерные звуки) | Исключение попадания жидкости в трахею |
| 15. Присоединить к зонду шприц Жане и потянуть поршень немного на себя. Отсоединить шприц. Вернуть поршень в первоначальное положение | Если в шприц будет поступать мутноватая жидкость, это подтверждает нахождение зонда в желудке |
|
16. Набрать в шприц 0,5 л воды, присоединить шприц к зонду и ввести воду в желудок
|
Такое количество воды не вызовет неприятных ощущений и будет достаточным для сбора промывных вод
|
17. Потянуть поршень шприца на себя, аспирируя введенную воду Потянуть поршень шприца на себя, аспирируя введенную воду | Удаление содержимого желудка |
| 18. Нажать на поршень и ввести воду в желудок вновь (при необходимости взять промывные воды на исследование) | Для перемешивания содержимого желудка с водой |
|
19. Повторить пункты 16–18 дважды и вылить промывные воды в емкость для сбора промывных вод.
| Более интенсивное перемешивание содержимого желудка с водой |
| 20. Повторить пункты 16–17 | Промывание желудка |
| 21. Отсоединить шприц от зонда и вылить содержимое в емкость для сливных вод | Промывание желудка |
|
22. Повторять пункты 16, 17, 21 до тех пор, пока не будет израсходована вся вода (10 л), приготовленная для промывания
|
Важно удалить не только содержимое желудка, но и токсины, выделяемые слизистой желудка
|
|
23.
| Защита одежды от загрязнения |
|
III. Завершение процедуры:
| Обеспечение инфекционной безопасности |
|
25. Снять фартуки, погрузить их в емкость с дезинфектантом или в непромокаемую емкость
| Обеспечение инфекционной безопасности |
| 26. Снять перчатки. Помочь пациенту умыться и занять удобное положение | Обеспечение физиологического и психологического комфорта |
| 27. Вымыть руки (гигиенический уровень) | Обеспечение инфекционной безопасности |
28. Оформить направление и отправить емкость с промывными водами в лабораторию. Остальные промывные воды вылить в канализацию Оформить направление и отправить емкость с промывными водами в лабораторию. Остальные промывные воды вылить в канализацию | Обеспечение инфекционной безопасности |
|
17. Сделать запись о проведении процедуры и реакции пациента
|
Обеспечение преемственности сестринского ухода
|
Моторика пищевода при гастроэзофагеальной рефлюксной болезни
00:00
Оксана Михайловна Драпкина, доктор медицинских наук, профессор:
— Я позволю себе объявить уже, наверное, Александр Сергеевич, вашу лекцию. Профессор Трухманов Александр Сергеевич.
«Моторика пищевода при гастроэзофагеальной рефлюксной болезни».
Александр Сергеевич Трухманов, доктор медицинских наук, профессор:
— Спасибо большое, Оксана Михайловна.
Мне очень приятно, что мы продолжаем рассмотрение вопросов физиологии пищеварения. В частности, мы обращаем наше внимание на двигательную функцию пищевода, желудка. В блестящей лекции Елены Ивановны говорилось о нарушении двигательной функции желчевыводящих путей. В конце нашей сегодняшней интернет-сессии будет идти речь о двигательной функции кишечника.
В частности, мы обращаем наше внимание на двигательную функцию пищевода, желудка. В блестящей лекции Елены Ивановны говорилось о нарушении двигательной функции желчевыводящих путей. В конце нашей сегодняшней интернет-сессии будет идти речь о двигательной функции кишечника.
Безусловно, это свидетельствует о том, что возможности, которые появились у нас в последнее время, дали нам реальный шанс оценивать те тонкие звенья патогенеза, которые приводят к возникновению большинства симптомов пациентов, которые обращаются к гастроэнтерологу. Сегодняшнее мое сообщение посвящено именно тем новым возможностям, которые появились у нас, в нашей практике для оценки нарушений двигательной функции пищевода у больных гастроэзофагеальной рефлюксной болезнью.
(Демонстрация слайда).
Разрешите мне продемонстрировать вам те положения, которые в настоящее время уже и не подлежат дискуссии, о необходимости исследования двигательной функции пищевода. В частности, у больных гастроэзофагеальной рефлюксной болезнью. В том числе с применением такой потрясающей, я не побоюсь этого слова, методики, как методика HRM (High-resolution manometry – монометрия высокого разрешения).
В том числе с применением такой потрясающей, я не побоюсь этого слова, методики, как методика HRM (High-resolution manometry – монометрия высокого разрешения).
Для чего мы проводим исследование двигательной функции пищевода у больных гастроэзофагеальной рефлюксной болезнью? Прежде всего, для оценки функции нижнего пищеводного сфинктера, степени снижения давления в нижнем пищеводном сфинктере, оценки перистальтической активности грудного отдела пищевода. Это, кстати, является чрезвычайно важным, чтобы решить вопрос о тактике лечения больных в случаях резистентности к медикаментозной терапии.
Исследование двигательной функции пищевода, моторики пищевода является вспомогательным методом для оценки положения pH-зонда. У пациентов с данным заболеванием данное исследование (я имею в виду pH-метрия) является абсолютно необходимым в оценке эффективности проводимой терапии и решении вопроса о дальнейшем лечении.
02:40
(Демонстрация слайда).
Я напоминаю уважаемым слушателям о тех основных показателях эзофагеальной перистальтики, которые нам известны давно, из институтского курса. Эзофагеальная перистальтика делится на первичную и вторичную.
Эзофагеальная перистальтика делится на первичную и вторичную.
Первичная инициируется глотком. Она моделируется активностью блуждающего нерва, распространяется со скоростью 2-4 см/с вдоль (неразборчиво, 03:08) пищевода, за 8-12 секунд демонстрируя различную амплитуду в верхней, средней и третьей частях.
Эти показатели являются стандартными. Они могут, конечно, варьироваться от методики к методике. Тем не менее, когда мы оцениваем, в частности, перистальтику грудного отдела пищевода и такую его функцию как клиренс пищевода (о чем я еще буду говорить), эти показатели чрезвычайно важны для учета.
Также нам следует понимать, что пищевод может генерировать собственную перистальтику без инициирующего влияния блуждающего нерва. За счет автоматизма интрамуральных нервных ганглиев гладкомышечные клетки пищевода сокращаются в ответ на появление рефлюкса.
Вторичная перистальтика является основой для пищеводного клиренса у пациентов с гастроэзофагеальной рефлюксной болезнью. Именно она нарушается, и именно ей мы должны помочь в том случае, если у нас стоит такая задача.
Именно она нарушается, и именно ей мы должны помочь в том случае, если у нас стоит такая задача.
Обратите внимание на давление в верхнем и нижнем пищеводном сфинктере. Это давление очень высокое. Я это подчеркиваю для того, чтобы дополнительно осознать, насколько пищевод является в норме надежным органом, предотвращающим обратное поступление проглоченной пищи.
Безусловно, природа создала такой механизм. Организм тратит чрезвычайно много энергии, чтобы найти пищу и поглотить ее. Естественно, что должен быть подобный механизм, который предотвращает рефлюкс.
04:50
(Демонстрация слайда).
Как мы видим эту перистальтику, в частности перистальтику грудного отдела пищевода. При проведении «обычной» монометрии. Я имею в виду, это не монометрия высокого разрешения, а монометрия, которая использует приборы производства российской компании «СтокСистема».
Вы можете убедиться в том, что при проведении этого метода исследования мы также можем видеть основные показатели, которые свойственны перистальтике пищевода. Волна пищевода имеет градиент, то есть она перистальтическая. Мы можем измерить амплитуду сокращений, продолжительность сокращений и верифицировать те или иные нарушений этой функции.
Волна пищевода имеет градиент, то есть она перистальтическая. Мы можем измерить амплитуду сокращений, продолжительность сокращений и верифицировать те или иные нарушений этой функции.
(Демонстрация слайда).
Вот что мы можем увидеть при использовании системы монометрии высокого разрешения. В частности, системы MMS производства Нидерландов. Обратите внимание на то, как красочно мы можем увидеть высокое давление верхнего пищеводного сфинктера. Оно здесь изображено цветами от желтого к красному.
Мы можем увидеть, как верхний пищеводный сфинктер раскрывается, создавая возможность прохождения пищи через него – голубой участок. Затем слева сверху направо вниз перистальтическая волна, создавая довольно высокое давление, продвигается вдоль по оси пищевода, походит к нижнему пищеводному сфинктеру – это нижняя зеленая линия. К моменту подхода перистальтики к нижнему пищеводному сфинктеру он раскрывается, давая возможность болюсу попасть в желудок.
Справа на этом слайде вы видите то же самое в привычном для нас изображении. Отличает то, что при данном методе очень много каналов. Это и дает возможность в дальнейшем преобразовать сигнал в систему высокого разрешения.
Отличает то, что при данном методе очень много каналов. Это и дает возможность в дальнейшем преобразовать сигнал в систему высокого разрешения.
Естественно, что такие возможности, которые дает нам система регистрации монометрии высокого разрешения, чрезвычайно полезны. Они меняют вообще наши представления, наши возможности и наш потенциал в коррекции двигательных нарушений.
(Демонстрация слайда).
Я хочу обратить ваше особое внимание на такую функцию пищевода как клиренс. Я уже сказал, что она осуществляется за счет перистальтики. В момент попадания в просвет пищевода какого-либо болюса.
Вы видите на верхнем графике изображен объем болюса, кислого болюса, вводимого в просвет пищевода. Это (на втором графике) коррелируется со снижением pH в пищеводе ниже 4,0.
При регистрации давления в пищеводе мы видим, как в ответ на попадание кислоты в грудной отдел тут же появляется сокращение грудного отдела, которое быстро в течение 3-х минут элиминирует этот кислый рефлюкс. pH поднимается снова к исходным показателям.
pH поднимается снова к исходным показателям.
Соответственно, мы можем представить себе, что произойдет, если нарушена эта вторичная перистальтика, если нарушен клиренс пищевода. Это особенно ярко демонстрируют пациенты с системной склеродермией. У них тяжелейшие рефлюкс-эзофагиты возникают именно вследствие того, что из-за дегенерации мышечной ткани пищевод становится неспособным к сокращению.
08:16
(Демонстрация слайда).
Наше исследование, которое мы проводили совместно с доктором Стороновой Ольгой Андреевной, продемонстрировало, что действительно у пациентов с гастроэзофагеальной рефлюксной болезнью (на втором графике вы видите) после кислого рефлюкса клиренс замедлен по сравнению с нормой. Она изображена на верхнем графике.
Если норма составляет 3-4 минуты, то у пациента с гастроэзофагеальной рефлюксной болезнью она может быть увеличена в 2 и даже в 3 раза. Поэтому нам следует работать над перспективами лекарственной коррекции пищеводного клиренса.
Между прочим, существует такая возможность как применение лекарств, которые улучшают этот клиренс, просто абсорбируя соляную кислоту. Здесь на третьем графике приведен пример того, как на клиренс действует препарат «Смекта».
(Демонстрация слайда).
В норме нижний пищеводный сфинктер, который является, безусловно, ключевым звеном в развитии гастроэзофагеальной рефлюксной болезни, демонстрирует давление от 10 до 40 мм рт. ст. 10 мм рт. ст. – это нижняя граница. Она, если не превышается, то из-за градиента давления между брюшной полостью и грудной клеткой дает возможность появления рефлюкса как такового.
(Демонстрация слайда).
В случае даже если нижний пищеводный сфинктер демонстрирует нормальное давление покоя (при растяжении желудка, при повышении внутрибрюшного давления), возникают так называемые приходящие расслабления нижнего пищеводного сфинктера. Это естественный физиологический механизм для освобождения желудка от проглоченного воздуха.
Мы, безусловно, с каждым глотком помещаем, если можно так выразиться, в желудок некий объем воздуха. После того, как давление в желудке повышается, нижний пищеводный сфинктер рефлекторно расслабляется, освобождая желудок от этого воздуха.
После того, как давление в желудке повышается, нижний пищеводный сфинктер рефлекторно расслабляется, освобождая желудок от этого воздуха.
10:23
(Демонстрация слайда).
Приходящее расслабление нижнего пищеводного сфинктера на монометрии видно в виде плоской «кривой», обозначенной на этом слайде стрелочкой. Вы видите, как давление в нижнем пищеводном сфинктере опускается до ноля.
(Демонстрация слайда).
Если это физиологические рефлюксы, это не приводит к гастроэзофагеальной рефлюксной болезни. Если они патологические, то это является основой развития данного заболевания.
Какие механизмы моделируют деятельность нижнего пищеводного сфинктера, в частности приходящее расслабление. Это оксид азота и холецистокинин. В этих элегантных исследованиях сопоставлено влияние на количество приходящих расслаблений нижнего пищеводного сфинктера с плацебо веществ, которые угнетают (например, N-аргинин) выработку оксида азота. Он, безусловно, уменьшает количество приходящих расслаблений нижнего пищеводного сфинктера. Естественно, этот механизм развития заболевания (я имею в виду применение донаторов оксида азота) необходимо учитывать.
Естественно, этот механизм развития заболевания (я имею в виду применение донаторов оксида азота) необходимо учитывать.
(Демонстрация слайда).
Вот то, о чем я говорил. У пациентов с нормальным количеством приходящих расслаблений нижнего пищеводного сфинктера эти физиологические события не приводят к развитию рефлюкса. У больных гастроэзофагеальной рефлюксной болезнью количество данных расслаблений существенно выше.
(Демонстрация слайда).
Каким образом мы можем повлиять на это звено патогенеза ГЭРБ. Известна работа (мы уже неоднократно демонстрировали ее результаты) о том, что агонист гамма-аминомасляной кислоты баклофен уменьшает количество ПР НПС, уменьшает, соответственно, количество рефлюксов. В эксперименте он демонстрировал свою способность корректировать эти патологические изменения.
Однако данный препарат не может применяться в терапевтической практике в силу своей невысокой терапевтической широты и развития побочных эффектов.
12:40
(Демонстрация слайда).
Почему у больного гастроэзофагеальная рефлюксная болезнь? Из-за того, что у пациента имеется нарушение клиренса пищевода. Из-за того, что у пациента имеется чрезмерное количество приходящих расслаблений нижнего пищеводного сфинктера. Но прежде всего потому, что у пациента может иметь и имеет место повышение давления в желудке, замедление опорожнения желудка. В частности, из-за повышения внутрибрюшного давления, в том числе из-за наличия абдоминального ожирения.
(Демонстрация слайда).
Почему у пациента с гастроэзофагеальной рефлюксной болезнью изжога появляется после еды. Казалось бы, классическая симптоматика язвенной болезни двенадцатиперстной кишки ослабевает или исчезает после еды. Это связано с тем, что, как нам хорошо известно, еда является лучшим антацидом.
Действительно, pH пищевого комка в желудке, в области тела желудка, после еды существенным образом повышается. Оно достигает показателей выше 4,0. При этом в области кардии сохраняется так называемый кислый карман.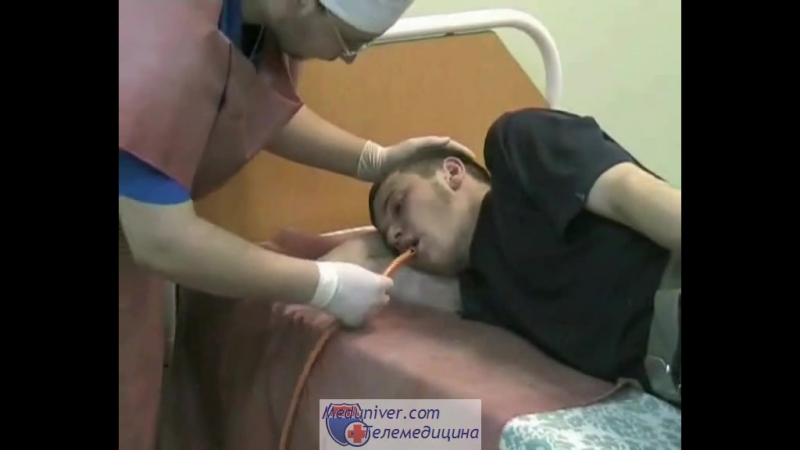 После еды повышается давление в желудке, и соляная кислота желудочного сока из этого кислого кармана попадает в пищевод, вызывая симптоматику и морфологические изменения, свойственные ГЭРБ.
После еды повышается давление в желудке, и соляная кислота желудочного сока из этого кислого кармана попадает в пищевод, вызывая симптоматику и морфологические изменения, свойственные ГЭРБ.
Таким образом, мы еще раз подчеркиваем, что повышение внутрижелудочного давления является неотъемлемым фактором патогенеза гастроэзофагеальной рефлюксной болезни.
(Демонстрация слайда).
Каким образом мы можем зарегистрировать этот фактор. Я имею в виду снижение давления покоя нижнего пищеводного сфинктера. При монометрии левыми стрелочками показано, что давление нижнего пищеводного сфинктера у данного пациента составляет 6 мм рт. ст. Этого совершенно не достаточно, чтобы удерживать градиент давления между желудком и пищеводом.
14:45
(Демонстрация слайда).
При проведении монометрии высокого разрешения это низкое давление характеризуется тем, что меняется цвет в области второй линии. Черной стрелкой слева внизу продемонстрировано, что давление в области нижнего пищеводного сфинктера снижено. Оно составляет менее 10-ти мм рт. ст.
Оно составляет менее 10-ти мм рт. ст.
(Демонстрация слайда).
Что мы еще можем увидеть при проведении монометрии пищевода у этих пациентов. Мы, прежде всего, можем увидеть вторичные, третичные сокращения и сегментарный спазм пищевода. Те самые сокращения, которые отчасти являются физиологическими. Это сокращения в правом кружочке. Мы можем видеть, что без глотка появляется перистальтика, направленная на удаление рефлюктата.
В то же время у этого пациента имеются и третичные сокращения – это левый кружочек. Вы видите, что подряд возникает несколько перистальтических сокращений, которые уже не несут физиологической функции.
При возникновении сокращения, у которого отсутствует градиент давления (это овал, который находится посередине), можно говорить о наличии сегментарного спазма.
(Демонстрация слайда).
Как это видно при монометрии высокого разрешения. Давление в теле пищевода (он указано стрелкой) существенным образом повышено. Оно достигает 130-ти мм рт.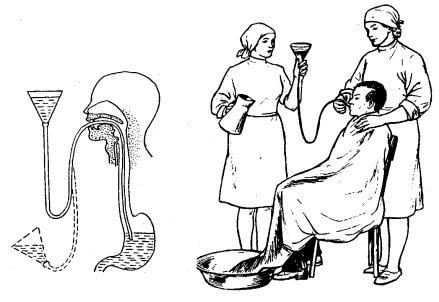 ст., а по окраске демонстрирует красный цвет. Это свидетельствует о серьезном нарушении перистальтики пищевода.
ст., а по окраске демонстрирует красный цвет. Это свидетельствует о серьезном нарушении перистальтики пищевода.
(Демонстрация слайда).
Существует ли у нас возможности корректировать двигательные нарушения пищевода у больных гастроэзофагеальной рефлюксной болезнью? Еще год назад в этой же самой студии, когда мы с вами, уважаемые зрители, общались на данную тему, мы уповали на появление новых препаратов, способных повлиять на приходящее расслабление нижнего пищеводного сфинктера.
(Демонстрация слайда).
Этот же самый слайд я вынужден изменить. Дело в том, что эти препараты, которые проходили клинические исследования (новые агонисты гамма-аминомасляной кислоты и антагонисты метаботропных рецепторов глутамата) выведены из клинических испытаний в силу наличия большого количества побочных эффектов.
17:17
(Демонстрация слайда).
Что мы можем в настоящее время предпринять? Я еще раз напоминаю, что один из факторов патогенеза (чрезвычайно важный фактор патогенеза) – это нарушение опорожнения желудка у больных гастроэзофагеальной рефлюксной болезнью.
(Демонстрация слайда).
Если мы проведем сцинтиграфическое исследование, мы убедимся, что, действительно, опорожнение желудка у больных гастроэзофагеальной рефлюксной болезнью от вещества, которое анализируется в гамма-камере, существенно замедлено.
У пациента с нормальной эвакуацией (нижний ряд иллюстрации) с течением времени желудок опорожняется. В контрасте с этим у больного гастроэзофагеальной рефлюксной болезнью опорожнение желудка существенным образом замедлено.
Что же делать? Что нам необходимо для того, чтобы корректировать эти двигательные нарушения.
(Демонстрация слайда).
Безусловно, в нашем арсенале имеются эффективные лекарственные препараты. Я сейчас не веду речь об изменении образа жизни пациентов. Это очевидно, это фундамент лечения больных гастроэзофагеальной рефлюксной болезнью. Я не веду сейчас речь о назначении антисекреторных препаратов – это отдельная тема.
Я лишь говорю о том, что назначение антагонистов допамина позволяет нам корректировать, прежде всего, нарушение двигательной функции желудка.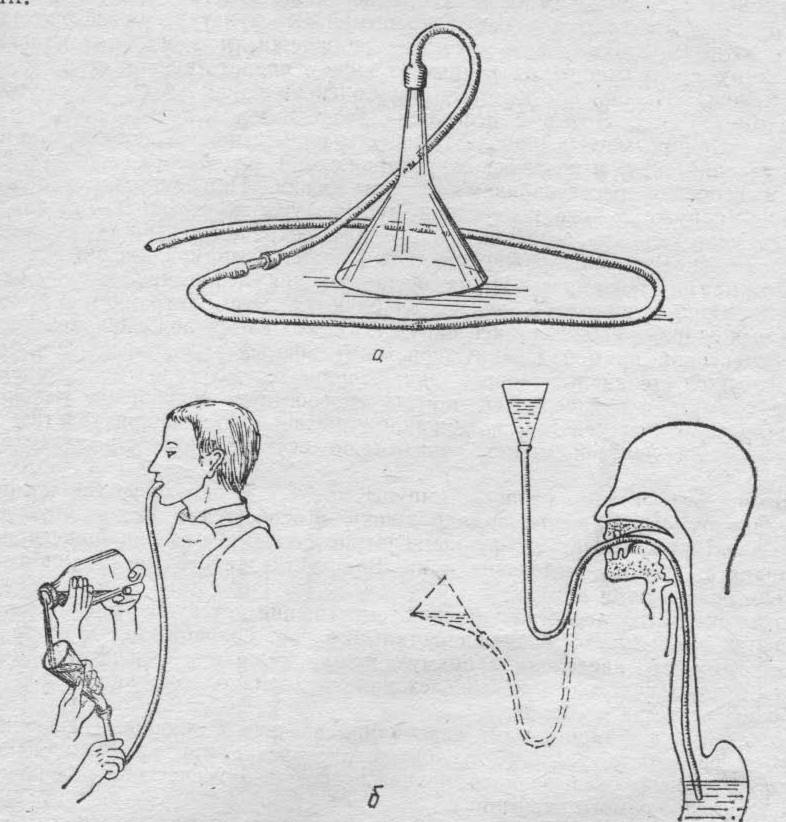 Улучшать антродуоденальную координацию, снижать давление в желудке и таким образом уменьшать количество приходящих расслаблений нижнего пищеводного сфинктера.
Улучшать антродуоденальную координацию, снижать давление в желудке и таким образом уменьшать количество приходящих расслаблений нижнего пищеводного сфинктера.
19:03
(Демонстрация слайда).
Знакомый нам давно, прекрасно себя зарекомендовавший прокинетик «Мотилиум» («Motilium»)действует именно таким образом. Мы длительное время применяли этот лекарственный препарат.
Мы задаем себе вопрос: когда и каким образом назначать прокинетеческие препараты в комплексном лечении больных гастроэзофагеальной рефлюксной болезнью. Мы отвечаем на этот вопрос именно так: тогда, когда имеют место нарушения опорожнения желудка, когда нам необходимо улучшить антродуоденальную координацию.
(Демонстрация слайда).
Таким образом, завершая свое сообщение, прежде всего, я хочу обратить ваше внимание, уважаемые коллеги, что сейчас изучение двигательной функции (в том числе и пищевода) выходит на новый этап, на новый уровень. В том числе с использованием новой аппаратуры.
Разработаны алгоритмы анализа двигательной функции пищевода, которые позволяют очень строго и точно классифицировать эти нарушения.
(Демонстрация слайда).
Если вы зададите мне вопрос, а где можно сделать это исследование, я, безусловно, отвечу, что в нашей клинике. В клинике пропедевтики внутренних болезней, гастроэнтерологии и гепатологии, которой руководит академик РАМН, профессор Владимир Трофимович Ивашкин.
Здесь вы видите данные, которые весьма возможно вас заинтересуют. Если вы хотите направить пациентов для проведения исследования двигательной функции не только пищевода, но и кишечника, если необходимо проведение 24-часовой pH-метрии пищевода, вы имеете реальную возможность направить пациентов в нашу клинику.
Тут, к сожалению, телефон, по которому вы можете звонить, не до конца виден. Я продиктую его еще раз: (926) 684-10-11. Вы можете звонить напрямую, чтобы направлять ваших пациентов на необходимые им исследования.
Спасибо большое за внимание.
Ваш ребенок появился на свет раньше срока | Областной перинатальный центр
Недоношенные дети
Если ваш малыш родился слишком рано, радость от его рождения может быть омрачена беспокойством о состоянии здоровья и размышлениями о возможных последствиях.
Вместо того чтобы вернуться с ребёнком домой, держать его на руках и ласкать, вам придётся остаться в отделении, научиться справляться со страхом прикосновения к малышу, осознать необходимость лечения и проведения различных манипуляций, привыкнуть к сложному оборудованию, которое его окружает.
В данной ситуации помощь требуется не только вашему малышу, она необходима и вам! Лучшие помощники — ваши близкие, их любовь и забота, а также профессиональные советы и рекомендации врачей и психологов. Данный раздел статей поможет Вам улучшить ваши знания о выхаживании недоношенных детей, об их развитии и правилах питания.
Ваша помощь малышу
Раньше родителей часто не допускали в отделение для новорождённых и, особенно, в реанимацию из-за страха инфицирования малыша, но теперь контакт родителя с ребёнком признан желательным и запрещается лишь в исключительных случаях (например, при наличии у родителей острых инфекций)
Очень важным является тесное общение между вами и вашим малышом с первых дней его жизни. Даже очень незрелые недоношенные дети узнают голоса и чувствуют прикосновения своих родителей.
Даже очень незрелые недоношенные дети узнают голоса и чувствуют прикосновения своих родителей.
Новорождённому необходим этот контакт. Исследования показали, что он в значительной степени способствует более быстрой адаптации незрелого ребёнка к новым условиям и стабилизации его состояния. Повышается устойчивость малыша к проводимой терапии, он усваивает большие объёмы питания и быстрее начинает самостоятельно сосать. Контакт с ребёнком важен и для родителей. Принимая участие в уходе за малышом, они чувствуют свою сопричастность к происходящему и быстрее вживаются в новую роль, особенно когда видят, как он реагирует на их присутствие.
Непрерывно и внимательно наблюдая за малышом, родители могут раньше других заметить мельчайшие изменения его состояния. Кроме того, общение в больнице является хорошей практикой, которая, несомненно, пригодится после выписки. Для родителей ранний телесный контакт с малышом является очень ценным, поскольку позволяет им чувствовать его, невзирая на инкубатор и другие преграды, и демонстрировать ему свою любовь.
Лечение в отделении реанимации новорождённых требует от родителей полного доверия всем медицинским сотрудникам.
Выхаживание недоношенных детей в больнице
Многие недоношенные дети после рождения не могут достаточно активно дышать, сосать и регулировать температуру своего тела. Лишь на последних неделях беременности происходит созревание лёгких, желудочно-кишечного тракта, почек, мозга, регулирующего и координирующего работу всех органов и систем.
Постоянного внимания требует потеря жидкости из-за незрелости кожных покровов недоношенных детей и недостаточность процессов терморегуляции. Справиться с этими проблемами помогают современные подходы, ориентированные на выхаживание недоношенных детей.
Инкубатор для регуляции тепла
Недоношенные дети очень восприимчивы к температурным колебаниям. В то же время одежда может помешать наблюдению за состоянием малыша и его лечению. Именно поэтому для обеспечения условий, необходимых для недоношенных детей используется инкубатор. В нём поддерживаются определённые температура и влажность, которые изменяются по мере роста ребёнка. Когда масса тела недоношенного младенца достигает 1500–1700 г, он может быть переведён в кроватку с подогревом, а при достижении веса в 2000 г большинство недоношенных детей способны обходиться без этой поддержки. Строгих правил здесь нет: когда происходит выхаживание детей с низкой массой тела, врачи ориентируются на тяжесть состояния каждого недоношенного ребенка и степень его зрелости.
Именно поэтому для обеспечения условий, необходимых для недоношенных детей используется инкубатор. В нём поддерживаются определённые температура и влажность, которые изменяются по мере роста ребёнка. Когда масса тела недоношенного младенца достигает 1500–1700 г, он может быть переведён в кроватку с подогревом, а при достижении веса в 2000 г большинство недоношенных детей способны обходиться без этой поддержки. Строгих правил здесь нет: когда происходит выхаживание детей с низкой массой тела, врачи ориентируются на тяжесть состояния каждого недоношенного ребенка и степень его зрелости.
В инкубаторах очень маленьких недоношенных детей помещают в специальные «гнёзда» — мягкие полусферы, в которых малыш чувствует себя комфортно и принимает позу, близкую к внутриутробной. Он должен быть защищён от яркого света и громких звуков. С этой целью используются специальные экраны и покрытия.
Важнейшие методы лечения в течение первых дней жизни недоношенных детей с низкой и очень низкой массой тела:
Использование инкубатора или кроватки с подогревом.
Подача кислорода для поддержки дыхания.
При необходимости искусственная вентиляция лёгких или дыхание с помощью системы СРАР.
Внутривенное введение различных лекарственных препаратов и жидкостей.
Проведение парентерального питания с помощью растворов аминокислот, глюкозы и жировых эмульсий.
Не волнуйтесь: далеко не все недоношенные дети нуждаются в столь масштабном лечении!
Искусственная вентиляция лёгких и СРАР для поддержки дыхания
Когда происходит выхаживание детей, то обеспечение кислородом имеет исключительное значение для недоношенных детей. У ребёнка, родившегося до 34–35-й недели беременности, способность лёгких работать самостоятельно ещё недостаточно развита. Использование постоянного потока воздуха с кислородом, при котором поддерживается положительное давление в дыхательных путях (СРАР), приводит к повышению насыщения крови кислородом.
Этот новый метод позволил обходиться у большинства даже очень незрелых детей без искусственной вентиляции лёгких. Отпала необходимость в интубации детей: при лечении с помощью СРАР кислород подается через короткие трубочки — канюли, которые вставляют в носовые ходы. СРАР или искусственная вентиляция лёгких продолжаются до тех пор, пока лёгкие не смогут функционировать в полную силу самостоятельно.
Отпала необходимость в интубации детей: при лечении с помощью СРАР кислород подается через короткие трубочки — канюли, которые вставляют в носовые ходы. СРАР или искусственная вентиляция лёгких продолжаются до тех пор, пока лёгкие не смогут функционировать в полную силу самостоятельно.
Для того чтобы лёгкие расправились и находились в дальнейшем в таком состоянии, необходим сурфактант — вещество, выстилающее альвеолы изнутри и уменьшающее поверхностное напряжение. Сурфактант вырабатывается в достаточном количестве начиная с 34–35-й недели беременности. В основном именно к этому времени завершается формирование лёгких. Если ребёнок родился раньше, современные технологии позволяют ввести сурфактант в лёгкие недоношенных детей сразу после их рождения.
Парентеральное питание — введение питательных растворов в вену
Недоношенные дети, особенно если они рождаются с весом менее 1500 г, не способны получить и усвоить достаточное количество пищевых веществ, даже при кормлении через зонд. Для быстрого роста малыша необходим большой объём питания, а размеры желудка ещё очень малы, снижена и активность пищеварительных ферментов. Поэтому таким детям проводят парентеральное питание.
Для быстрого роста малыша необходим большой объём питания, а размеры желудка ещё очень малы, снижена и активность пищеварительных ферментов. Поэтому таким детям проводят парентеральное питание.
Специальные питательные вещества вводятся в вену с помощью инфузионных насосов, обеспечивающих медленное поступление растворов с определённой заданной скоростью. При этом применяются аминокислоты, необходимые для построения белков, жировые эмульсии и глюкоза, являющиеся источниками энергии. Данные вещества также используются для синтеза ряда гормонов, ферментов и других биологически активных веществ. Дополнительно вводятся минеральные вещества и витамины.
Постепенно объём энтерального питания увеличивается, а парентерального уменьшается до полной его отмены.
Недоношенные дети с заболеваниями желудочно-кишечного тракта нуждаются в парентеральном питании в течение более длительного времени.
К тому моменту, когда ваш уже подросший малыш будет выписан из больницы, дома должно быть всё хорошо подготовлено. И это относится не только к обстановке, одежде и средствам ухода за ребёнком.
И это относится не только к обстановке, одежде и средствам ухода за ребёнком.
К приёму малыша должны быть готовы все члены семьи. Конечно, основной уход ляжет на плечи родителей. Хотя вы уже приобрели определённый опыт в больнице, важно чувствовать поддержку окружающих, особенно в первые дни.
Посильную помощь могут оказать и старшие дети. Выписка вашего малыша – большая радость, которую хочется разделить со всеми родными.
Пока вы привыкаете к новой роли важно, чтобы ничто не отвлекало от общения с ребёнком. Теперь вся забота и ответственность за малыша целиком и полностью лежит на вас. Всё, что потребуется для ухода за ним, должно быть под рукой.
Готовимся к выписке из больницы
Перед выпиской вы должны убедиться в том, что:
- Подготовлены кроватка, ванночка для купания и место для переодевания малыша, а лучше пеленальный столик. Детскую кроватку следует поставить в спальне родителей, ребёнок не должен оставаться один даже ночью.
 Необходима и прогулочная коляска. у вас есть детское молочко, которую порекомендовал перед выпиской врач (если ребёнок находится на смешанном или искусственном вскармливании). Как правило, это специализированный лечебный продукт. Необходимо определённое количество небольших бутылочек и сосок к ним соответствующего размера, а также стерилизатор. Всем недоношенным детям потребуются пустышки.
Необходима и прогулочная коляска. у вас есть детское молочко, которую порекомендовал перед выпиской врач (если ребёнок находится на смешанном или искусственном вскармливании). Как правило, это специализированный лечебный продукт. Необходимо определённое количество небольших бутылочек и сосок к ним соответствующего размера, а также стерилизатор. Всем недоношенным детям потребуются пустышки. - Вы полностью освоили кормление ребёнка из груди или из бутылочки.
- Если малыш ещё не высасывает весь необходимый объём молока из груди и докармливается из бутылочки, вы приобрели молокоотсос, которым научились пользоваться; он также может понадобиться, если у вас много грудного молока.
- Вы уточнили у врача, как часто следует контролировать массу тела ребёнка.
- Если малыш всё ещё нуждается в приёме лекарственных препаратов, у вас дома они есть в необходимом количестве. И вы точно знаете, как и когда давать их ребёнку.
- Вы знаете, на появление каких тревожных симптомов следует обращать внимание.

- После выписки за малышом будут наблюдать педиатр и неонатолог, которым вы передадите выписной эпикриз из больницы.
- Вам известно, каким образом больница, из которой выписывают вашего ребёнка, будет обеспечивать дальнейшее наблюдение после выписки.
- Вам известно, какие специалисты и как часто должны осматривать вашего малыша (окулист, невропатолог и др.).
- Все необходимые номера телефонов на случай возникновения экстренной ситуации находятся у вас под рукой.
Когда ребенок может отправиться домой
На этот вопрос ответить очень сложно, потому что все дети разные. Пребывание в больнице может продолжаться от 6 дней до 6 месяцев, в зависимости от степени недоношенности ребёнка, тяжести его состояния, а также наличия тех или иных осложнений.
Конечно, все родители с нетерпением ждут момента, когда малыша можно будет привезти домой. Длительное выхаживание недоношенного ребёнка часто является для вас тяжёлым испытанием. Но нельзя забывать, что на первом месте стоит безопасность, и малыш может быть выписан домой только тогда, когда врачи уверены в стабильности его состояния. Это, безусловно, и в ваших интересах.
Но нельзя забывать, что на первом месте стоит безопасность, и малыш может быть выписан домой только тогда, когда врачи уверены в стабильности его состояния. Это, безусловно, и в ваших интересах.
Темпы увеличения массы и длины тела
Увеличение массы тела является основным показателем роста малыша и адекватности проводимого лечения. На вес ребёнка, особенно в первые дни и недели жизни, влияет целый ряд факторов: наличие молока в желудке (сразу после кормления), время опорожнения кишечника, степень наполнения мочевого пузыря, наличие отёков. Поэтому если отёчный ребёнок несколько дней не прибавляет в массе, а, возможно, даже её теряет, не переживайте. Следует помнить, что дети растут неравномерно и периоды высоких прибавок в массе тела чередуются с более низкими. Лучше ориентироваться не на прибавку в весе за сутки, а на динамику этого показателя за несколько дней или неделю.
В настоящее время принято считать, что в интервале, соответствующем 28–34 неделям беременности, нормальная прибавка в массе тела ребёнка составляет 16–20 г/кг в сутки. Затем она снижается до 15 г/кг.
Затем она снижается до 15 г/кг.
Важно учитывать и скорость увеличения длины тела. При недостаточном питании вначале ребёнок меньше прибавляет в массе (или даже теряет её), а при более выраженном дефиците пищевых веществ нарушается и его рост.
Вес не только должен увеличиваться с определённой скоростью, но и соответствовать длине малыша. Важным параметром, характеризующим развитие малыша, является увеличение окружности головы. Головной мозг наиболее активно увеличивается в размерах на протяжении первых 12–18 месяцев жизни. Но излишне быстрый рост окружности головы, также как и замедление темпов её увеличения, свидетельствуют о неврологических нарушениях.
Недоношенный ребёнок может быть выписан из больницы, если:
- он способен самостоятельно поддерживать необходимую температуру тела;
- не нуждается в поддержке дыхания и постоянном контроле за работой дыхательной и сердечно-сосудистой систем;
- может самостоятельно высасывать необходимый объём питания;
- не нуждается в круглосуточном наблюдении и частом определении биохимических или иных показателей;
- поддерживающее лечение может проводиться дома;
- он будет находиться под наблюдением участкового педиатра и неонатолога по месту жительства.

Решение о выписке домой принимается в отношении каждого пациента индивидуально. Помимо состояния здоровья малыша, учитывается и степень подготовленности родите лей, их возможности обеспечить уход за недоношенным ребёнком на высоком уровне.
Кормление недоношенного ребенка после выписки
Грудное вскармливание — идеальный способ кормления недоношенных малышей.
Однако если ребёнок родился намного раньше срока и его вес при рождении не превышал 1800–2000 г, его высокие потребности в пищевых веществах не могут быть удовлетворены при кормлении грудным молоком. Скорость роста будет недостаточной. Тем более что со временем содержание многих пищевых веществ, в том числе и белка, в молоке снижается. А он является основным материалом для построения органов, и в первую очередь мозговой ткани. Поэтому белки должны поступать в организм недоношенного младенца в оптимальном количестве.
Кроме того, у недоношенных детей существенно повышена потребность в кальции и фосфоре, которые необходимы для формирования костей.
Для того чтобы питание малыша было полноценным и после выписки из стационара, в грудное молоко в определённом, уже меньшем, чем в больнице, количестве вносятся специальные добавки — «обогатители». Они восполняют существующий в нём дефицит белка, а также некоторых витаминов и минеральных веществ. В результате ребёнок получает их в оптимальном количестве. Длительность их использования установит ваш врач. Если молока недостаточно или его нет вовсе, детей, родившихся раньше срока, следует переводить на искусственное вскармливание. Прикорм недоношенных детей осуществляются специальными детскими молочными продуктами, разработанными для детей с низким весом. Такое детское молочко идеально соответствует, как возможностям незрелых детей переваривать и усваивать пищевые вещества, так и их потребностям.
Детское молочко для недоношенных детей содержат больше белка, жира и углеводов, чем детское молочко для кормления доношенных младенцев, в результате выше и калорийность. В специализированном детском молочко выше концентрация многих минеральных веществ, особенно железа, цинка, кальция, фосфора, а также витаминов, в том числе и витамина D. В такие продукты вводятся длинноцепочечные полиненасыщенные жирные кислоты класса Омега-3 и Омега-6, необходимые для правильного развития мозга и органа зрения, а также нуклеотиды, способствующие оптимальному становлению иммунитета. Однако когда ребёнок достигает определённого веса (2000-2500 г), следует постепенно переходить на кормление стандартным детском молочком, но не полностью. Специализированное детское молочко может присутствовать в рационе недоношенного ребёнка на протяжении нескольких месяцев. Это время, так же как и объём продукта, определит врач. Он же, ответит на все Ваши вопросы, на тему как кормить вашего малыша.
В такие продукты вводятся длинноцепочечные полиненасыщенные жирные кислоты класса Омега-3 и Омега-6, необходимые для правильного развития мозга и органа зрения, а также нуклеотиды, способствующие оптимальному становлению иммунитета. Однако когда ребёнок достигает определённого веса (2000-2500 г), следует постепенно переходить на кормление стандартным детском молочком, но не полностью. Специализированное детское молочко может присутствовать в рационе недоношенного ребёнка на протяжении нескольких месяцев. Это время, так же как и объём продукта, определит врач. Он же, ответит на все Ваши вопросы, на тему как кормить вашего малыша.
В настоящее время разработаны и применяются специализированные детские молочные продукты для питания недоношенных детей после выписки из стационара. По своему составу она занимает промежуточное положение между специализированным продуктом для недоношенных детей и обычной молочным детским молочком. На такое детское молочко вашего малыша переведут ещё в стационаре. Вы продолжите давать её своему ребёнку дома, а врач, наблюдая за ним, скажет, когда можно будет перейти на обычную стандартное детское молочко. Если малыш родился с очень низкой массой тела или плохо прибавляет в весе специальное детское молочко можно использовать длительно — до 4 месяцев, 6 или даже 9 месяцев. Благотворное влияние таких детских молочных продуктов на рост и развитие ребёнка доказано в научных исследованиях.
Вы продолжите давать её своему ребёнку дома, а врач, наблюдая за ним, скажет, когда можно будет перейти на обычную стандартное детское молочко. Если малыш родился с очень низкой массой тела или плохо прибавляет в весе специальное детское молочко можно использовать длительно — до 4 месяцев, 6 или даже 9 месяцев. Благотворное влияние таких детских молочных продуктов на рост и развитие ребёнка доказано в научных исследованиях.
Что необходимо при вскармливании недоношенных детей
Повышенная калорийность пищи, потому что им необходимо набирать вес быстрее, чем доношенным детям.
Больше белка, так как недоношенные малыши растут быстрее.
Больше кальция и фосфора для построения костей.
Больше микроэлементов и витаминов для роста и развития.
Недоношенный ребёнок растёт быстрее, чем малыш, родившийся в срок. Питание таким детям рассчитывают, учитывая массу тела при рождении, возраст малыша и скорость его роста. Как правило, калорийность суточного рациона составляет около 120–130 калорий на 1 кг массы тела.
Очень важно, чтобы после выписки ваш малыш продолжил быстро набирать вес и расти в длину. Для этого, кормление недоношенных детей необходимо проводить с использованием специализированного обогащённого питания, назначенного врачом.
Зонд для кормления: установка, осложнения, уход
Если у вас проблемы с глотанием или вы не можете есть или пить достаточно через рот, вам может понадобиться зонд для кормления. Вы можете получить его через нос или рот в течение нескольких дней или недель, пока вы выздоравливаете от болезни.
Но если у вас есть долгосрочные или серьезные причины, по которым вы не можете есть, например, деменция или рак в последней стадии, вам может быть сделана довольно простая операция, называемая чрескожной эндоскопической гастростомией (ЧЭГ). Ваш хирург прорезает кожу живота и вводит трубку прямо в желудок, чтобы ввести жидкую пищевую смесь или смесь.
Операция по установке трубки ПЭГ
Ваш врач, вероятно, посоветует вам ничего не есть и не пить в течение 8 часов до операции. В больнице вас попросят снять очки и зубные протезы.
В больнице вас попросят снять очки и зубные протезы.
Вы получите смесь обезболивающего, успокаивающего и антибиотика через крошечную трубку в вену. Ваш врач также сделает вам укол анестетика (обезболивающего) в ту часть тела, где будет вводиться зонд для кормления. Возможно, вы не полностью в сознании во время процедуры.
Продолжение
Во время процедуры ваш врач вводит инструмент, называемый эндоскопом, через ваш рот в желудок. Камера на конце эндоскопа позволяет им увидеть слизистую оболочку желудка, чтобы найти лучшее место для трубки ПЭГ. Затем они делают небольшой надрез в брюшной стенке, чтобы вставить его.
Операция обычно длится 30-45 минут.
Что будет дальше?
Врачи будут внимательно следить за вами на предмет любых признаков инфекции, кровотечения или других осложнений.
Ваш врач прикрепит трубку для кормления к вашему животу. В первые день или два вы можете увидеть дренаж вокруг него. Стерильная марля закроет порез, и медсестра / медбрат при необходимости сменит повязку.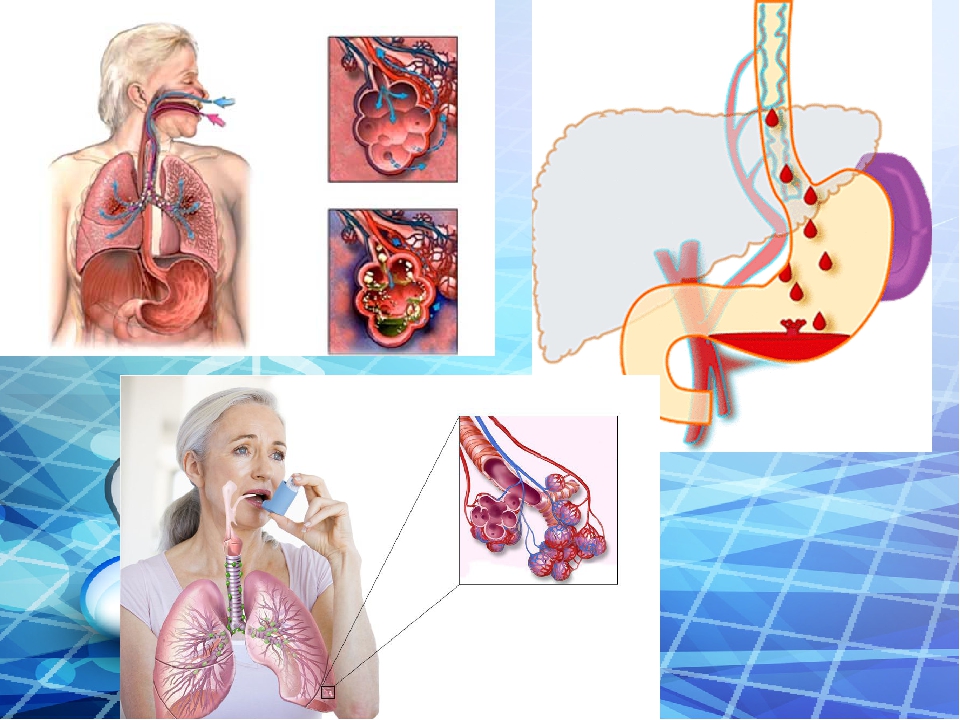 После того, как повязка снимется и рана заживет, вам нужно будет ежедневно мыть ее водой с мылом.
После того, как повязка снимется и рана заживет, вам нужно будет ежедневно мыть ее водой с мылом.
Ваш живот может немного болеть в течение нескольких дней, когда введена трубка. Это может казаться растянутой мышцей. В первый день после операции врач пропишет вам обезболивающие.
Продолжение
Диетолог покажет вам, как использовать зонд для кормления и ухаживать за ним. Вы можете использовать купленную в магазине формулу или смешать ее самостоятельно. Большинство людей используют гравитацию или насос, чтобы непрерывно закачивать смесь в желудок. Другой способ, называемый болюсным кормлением, заключается в использовании помпы или шприца для подачи смеси несколько раз в день, как при приеме пищи.
Обычно замена зонда для кормления не требуется в течение нескольких месяцев. Вы можете даже иметь это на 2-3 года.
Когда звонить своему врачу
Немедленно сообщите своему врачу, если:
- Трубка выходит или смещается.
- Пища не проходит через трубку.

- Вы видите утечки вокруг трубки.
Введение трубки для кормления (гастростомия)
Зонд для кормления — это устройство, которое вводится в желудок через брюшную полость. Он используется для питания, когда у вас проблемы с едой. Установка питательной трубки также называется чрескожной эндоскопической гастростомией (ЧЭГ), эзофагогастродуоденоскопией (ЭГД) и введением G-трубки.
Это лечение предназначено для случаев, когда у вас проблемы с приемом пищи по следующим причинам:
- У вас аномалия полости рта или пищевода — трубки, соединяющей горло с желудком.
- Вам трудно глотать или удерживать пищу.
- Вы не получаете достаточно пищи или жидкости через рот.
Состояния, которые могут вызвать у вас проблемы с приемом пищи, включают:
Лечение также может быть выполнено, если оно вам необходимо для приема определенных лекарств.
Эта процедура проводится в больнице или клинике.
Перед тем, как начать, расскажите своему врачу о любых лекарствах, которые вы принимаете, включая препараты для разжижения крови, такие как варфарин (кумадин), аспирин (буферин) или клопидогрель (плавикс). Вам нужно будет прекратить прием антикоагулянтов или противовоспалительных препаратов примерно за неделю до процедуры.
Вам нужно будет прекратить прием антикоагулянтов или противовоспалительных препаратов примерно за неделю до процедуры.
Вашему врачу также необходимо знать, беременны ли вы или страдаете ли вы определенными заболеваниями, например:
Если у вас диабет, вам, возможно, придется скорректировать прием пероральных препаратов или инсулина в день процедуры.
Ваш врач выполняет гастростомию с помощью эндоскопа, который представляет собой гибкую трубку с прикрепленной камерой. Вам могут сделать анестезию, чтобы вам было удобнее.Это может вызвать сонливость после процедуры. Перед процедурой попросите кого-нибудь отвезти вас домой.
Эта процедура требует от вас поста. Обычно врачи просят вас воздержаться от еды за восемь часов до процедуры. Большинство людей могут вернуться домой в тот же день, что и процедура, или на следующий день.
Перед процедурой необходимо удалить все украшения или зубные протезы. Затем вам вводят анестетик и что-то для облегчения боли.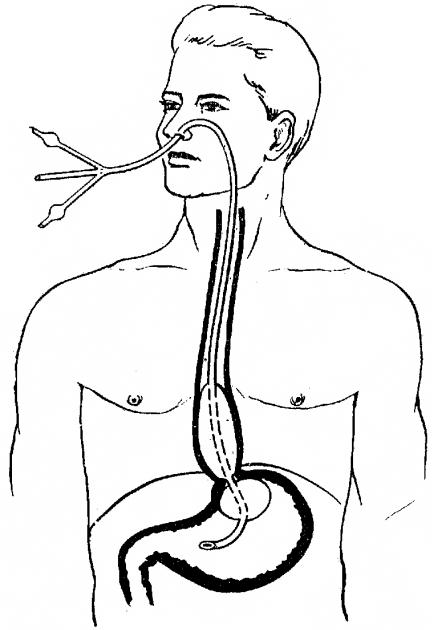
Когда вы лежите на спине, врач помещает эндоскоп вам в рот и вниз по пищеводу.Камера помогает врачу визуализировать слизистую оболочку вашего желудка, чтобы убедиться, что зонд для кормления установлен правильно.
Когда врач видит ваш живот, он делает небольшой разрез в брюшной полости. Затем они вставляют трубку для кормления через отверстие. Затем они закрепляют трубку и накладывают стерильную повязку на участок. Из раны может быть небольшой отток телесных жидкостей, таких как кровь или гной.
Вся процедура обычно длится менее часа.
Зонд для кормления может быть временным или постоянным, в зависимости от основной причины установки зонд.
Дайте отдых после процедуры. Ваш живот должен зажить примерно через пять-семь дней.
После того, как зонд вставлен, вы можете встретиться с диетологом, который покажет вам, как использовать зонд для кормления. Ваш диетолог также расскажет вам, как ухаживать за трубкой.
Дренаж вокруг трубки нормален в течение дня или двух, и медсестра, вероятно, будет регулярно менять вам повязку. Ощущение боли в течение нескольких дней в месте разреза — это нормально.Следите за тем, чтобы область была сухой и чистой, чтобы избежать раздражения кожи или инфекции.
Ощущение боли в течение нескольких дней в месте разреза — это нормально.Следите за тем, чтобы область была сухой и чистой, чтобы избежать раздражения кожи или инфекции.
Процедура сопряжена с некоторыми рисками, но они не распространены. Риски включают затрудненное дыхание и тошноту от приема лекарств. Чрезмерное кровотечение и инфекция представляют собой риск всякий раз, когда вам предстоит операция, даже после такой незначительной процедуры, как установка зонда для кормления.
Прежде чем покинуть больницу или клинику, убедитесь, что вы знаете, как ухаживать за зондом для кормления и когда вам нужно обратиться к врачу.Вам следует позвонить своему врачу, если:
- трубка выходит
- у вас возникли проблемы с формулой или если трубка заблокирована
- вы заметили кровотечение вокруг места введения трубки
- у вас есть дренаж вокруг этого места через несколько дней
- у вас есть признаки и симптомы инфекции, включая покраснение, отек или лихорадку.

Как проверяется правильность установки назогастрального зонда?
Автор
Гил З. Шламовиц, доктор медицины, FACEP Адъюнкт-профессор клинической неотложной медицины, Медицинская школа Кека Университета Южной Калифорнии; Главный специалист по медицинской информации, Keck Medicine, USC
Гил З. Шламовиц, доктор медицины, FACEP является членом следующих медицинских обществ: Американского колледжа врачей неотложной помощи, Американской ассоциации медицинской информатики
Раскрытие информации: не подлежит разглашению.
Соавтор (ы)
Нирав Р. Шах, доктор медицины, магистр здравоохранения Старший вице-президент и главный операционный директор, Kaiser Permanente Southern California
Нирав Р. Шах, доктор медицины, магистр здравоохранения является членом следующих медицинских обществ: Американского колледжа врачей, Нью-Йоркской медицинской академии, Общества генералов Внутренняя медицина
Раскрытие информации: нечего раскрывать.
Специальная редакционная коллегия
Мэри Л. Виндл, PharmD Адъюнкт-профессор фармацевтического колледжа Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: нечего раскрывать.
Луис М. Ловато, доктор медицины Адъюнкт-профессор клинической медицины Калифорнийского университета, Лос-Анджелес, Медицинская школа Дэвида Геффена; Директор отделения интенсивной терапии, отделение неотложной медицины, Olive View-UCLA Medical Center
Луис М. Ловато, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американский колледж врачей неотложной помощи, Общество академической неотложной медицины
Раскрытие информации : Нечего раскрывать.
Главный редактор
Викрам Кейт, MBBS, MS, PhD, FRCS, FACS, FACG, FRCS (Edin), FRCS (Glasg), FIMSA, MAMS, MASCRS, FFST (Ed) Профессор общей и желудочно-кишечной хирургии и старший консультант по хирургии, Джавахарлал Институт последипломного медицинского образования и исследований (JIPMER), Индия
Викрам Кейт, MBBS, MS, PhD, FRCS, FACS, FACG, FRCS (Edin), FRCS (Glasg), FIMSA, MAMS, MASCRS, FFST (Ed) является член следующих медицинских обществ: Американский колледж гастроэнтерологии, Американский колледж хирургов, Американское общество хирургов толстой и прямой кишки, научный сотрудник факультета хирургических тренеров (RCSEd), Королевский колледж врачей и хирургов Глазго, Королевский колледж хирургов Эдинбурга, Королевский колледж хирургов Англии, Общество хирургии пищеварительного тракта
Раскрытие информации: нечего раскрывать.
Дополнительные участники
Эндрю К. Чанг, доктор медицины, магистр медицины Винсент Вердайл, доктор медицины, заведующий кафедрой неотложной медицины, профессор неотложной медицины, заместитель председателя по исследованиям и академическим вопросам Медицинского колледжа Олбани; Доцент кафедры неотложной клинической медицины Медицинского колледжа Альберта Эйнштейна; Лечащий врач отделения неотложной медицины, Медицинский центр Монтефиоре
Эндрю К. Чанг, доктор медицины, магистр медицины, является членом следующих медицинских обществ: Американской академии неотложной медицины, Американской академии неврологии, Американской академии медицины боли, Американского колледжа неотложной помощи Врачи, Американское гериатрическое общество, Американское общество боли, Общество академической неотложной медицины
Раскрытие информации: нечего раскрывать.
Благодарности
webmd.com»> Главный редактор хотел бы поблагодарить д-ра Мохсину Субаир, бывшего старшего ординатора хирургического отделения, за помощь; Д-р Арчана Елангован, бывший старший ординатор хирургического отделения; и доктор Эванджелин Мэри Кируба Самуэль, младший ординатор отделения хирургии Института последипломного медицинского образования и исследований им. Джавахарлала (JIPMER), Пондичерри, Индия, при обновлении обзора этой статьи.операций и процедур: гастростомическая трубка (G-Tube) (для родителей)
Всем детям необходимо правильное питание для здорового роста и развития.Но, некоторые
у детей есть проблемы со здоровьем, которые не позволяют им полноценно питаться
через рот. Гастростомическая трубка (также называемая G-трубка )
представляет собой трубку, вводимую через брюшную полость, по которой питание доставляется непосредственно в желудок.
Это один из способов, которым врачи могут убедиться, что дети, у которых проблемы с питанием, получают жидкость
и калорий, которые им нужны для роста.
К счастью, гастростомия — это обычная процедура, которая занимает от 30 до 45 минут.
минут. Проведя 1 или 2 дня в больнице, дети, перенесшие гастростомию
могут вернуться к своей обычной деятельности, включая школу и игры, после разреза
зажила.
Тем не менее, это помогает знать некоторые основы, чтобы вы могли быть уверены в том, что
происходит во время процедуры, и как вы можете поддержать ребенка после того, как трубка
на месте. Более подготовленные, спокойные и обнадеживающие вы относитесь к анестезии
Более подготовленные, спокойные и обнадеживающие вы относитесь к анестезии
и хирургия, тем легче будет вам обоим.
О G-Tubes
Зачем ребенку G-Tube?
Ребенку может понадобиться G-образная трубка при ряде условий. Некоторые из самых распространенных
включают:
- врожденные (присутствующие с рождения) аномалии ротовой полости, пищевода, желудка,
или кишечник - Расстройства сосания и глотания, часто связанные с недоношенностью, мозг
травма, задержка развития или определенные нервно-мышечные состояния, такие как тяжелые церебральные
паралич - Отказ от развития, что является общим диагнозом, связанным с неспособностью ребенка
набрать вес и нормально расти. Плохой рост может быть результатом
Плохой рост может быть результатом
заболевание, такое как муковисцидоз, определенные пороки сердца, рак, кишечник
проблемы, тяжелая пищевая аллергия или нарушение обмена веществ, среди прочего. - крайние трудности при приеме лекарств
- Невозможность отрыжки после операции по уменьшению рефлюкса (содержимое желудка и кислота
движение назад из желудка в пищевод)
Несколько тестов могут быть выполнены за несколько дней или недель до введения G-трубки.Самым распространенным является рентген верхних отделов желудочно-кишечного тракта (ЖКТ), который позволяет
врачи, чтобы увидеть часть пищеварительной системы.
Подготовка к процедуре
Гастростомия требует пребывания в больнице, как правило, на 1-2 дня.
В день процедуры желудок вашего ребенка должен быть пустым.Гастростомия
у младенцев и детей обычно проводится под общей анестезией (медикаментозное
который удерживает пациента в состоянии глубокого сна) или глубокую седацию (лекарства, которые
делает пациента неосведомленным о процедуре, но не в таком глубоком успокоении, как общая анестезия).
Эти лекарства могут приостанавливать нормальные рефлексы организма и вызывать
попадут в легкие, если ребенка рвет во время процедуры. Так что будь уверен
Так что будь уверен
следовать указаниям врача о том, когда нужно, чтобы ваш ребенок прекратил есть или пить
(для детей, питающихся только грудным молоком, обычно это происходит за 2 часа до процедуры;
для детей ясельного и старшего возраста это может быть до 8 часов).
Когда вы приедете в больницу, вам нужно будет заполнить некоторые документы и предоставить
основная информация о вашем ребенке, в том числе:
- История болезни
- ФИО и телефон врача
- страховая компания
- любые болезни и заболевания
- любая аллергия
- любые принимаемые лекарства, включая витаминные добавки и лечебные травы
Врач опишет процедуру и ответит на любые ваши вопросы. Это хорошее время, чтобы спросить гастроэнтеролога (гастроэнтеролога) или хирурга.
Это хорошее время, чтобы спросить гастроэнтеролога (гастроэнтеролога) или хирурга.
чтобы объяснить все, что вы не понимаете.
Как только вы почувствуете себя комфортно с информацией, и ваши вопросы будут полностью
ответили, вам будет предложено подписать форму информированного согласия, подтверждающую, что вы понимаете
процедура, причины для ее выполнения, альтернативы, риски и
ваше разрешение на процедуру.Вашему ребенку будет выдан браслет для удостоверения личности и
переодеться в больничную рубашку.
Запуск линии IV
Медсестра введет в действие линию внутривенного введения (IV) перед процедурой.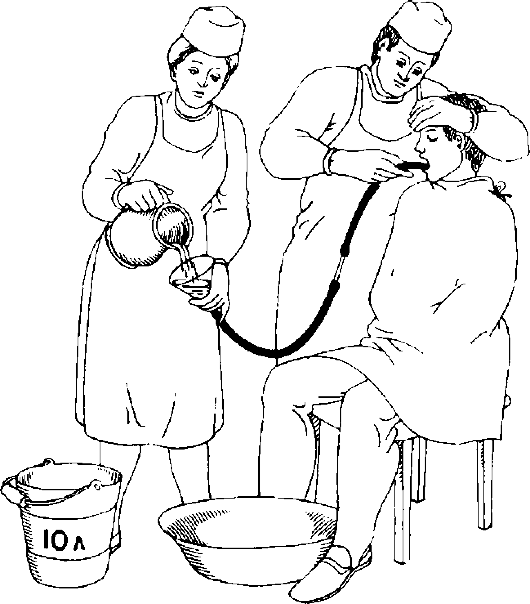 Кожа на
Кожа на
руку или руку протыкают маленькой иглой, и в нее вставляют крошечную пластиковую трубку.
вена.Затем эта трубка соединяется трубкой для внутривенного вливания с мешком, содержащим
жидкости и лекарства. Жидкости выходят из мешка в трубку через
крошечная трубка в коже и в кровоток.
Размещение монитора
Медсестра проверит жизненные показатели вашего ребенка и установит эти мониторы:
- тонометр, прикрепляемый к манжете, которая надевается на руку
и периодически проверяет артериальное давление на протяжении всей процедуры - датчик пульсоксиметра, напоминающий пластырь, который надевается на кончик пальца вашего ребенка.

и измеряет уровень кислорода в крови - кардиомонитор, в котором используются клейкие электроды, размещаемые на груди, для проверки
ритм и частота сердечных сокращений
Введение анестезии
Вскоре после этого анестезиолог или сертифицированная медсестра-анестезиолог (CRNA)
придет поговорить с вами и вашим ребенком.Анестезиологи и CRNA специализируются на
в назначении и управлении анестезией (лекарства, предотвращающие боль во время операции).
Он или она объяснит подробности о типе используемой анестезии.
Помимо проверки дыхания и частоты пульса вашего ребенка, анестезиолог
или CRNA снова спросит об истории болезни вашего ребенка, особенно о семье
в анамнезе аллергические реакции на анестезию.
Вас также спросят, сколько времени прошло с тех пор, как ваш ребенок ел или что-нибудь ел.
пить.
После того, как вы предоставили всю эту информацию и получили ответы на свои вопросы,
вам будет предложено подписать форму информированного согласия, разрешающего использование анестезии.
Незадолго до процедуры вашему ребенку дадут успокоительное (разновидность лекарства
который помогает пациентам расслабиться) через капельницу.
Когда ваш ребенок расслабится, анестезиолог или CRNA заберут его обратно.
в операционную для проведения анестезии. Сотрудник больницы направит
Вас в зону ожидания и сообщат, когда процедура закончится. Обычно
Обычно
лекарства вводятся через капельницу, а газ вводится через маску, закрывающую
рот и нос.Часто газ имеет привкус банана или жевательной резинки, чтобы вдохнуть
это приятнее. Через несколько минут ваш ребенок погрузится в сонное состояние.
Во время процедуры
Существует три метода введения G-образной трубки:
- чрескожная (через кожу) эндоскопическая гастростомия (ПЭГ)
- лапароскопическая техника
- открытая хирургическая процедура
Лапароскопическая техника может использоваться вместе с подходом PEG или в сочетании
с другой операцией на кишечнике, проводимой одновременно.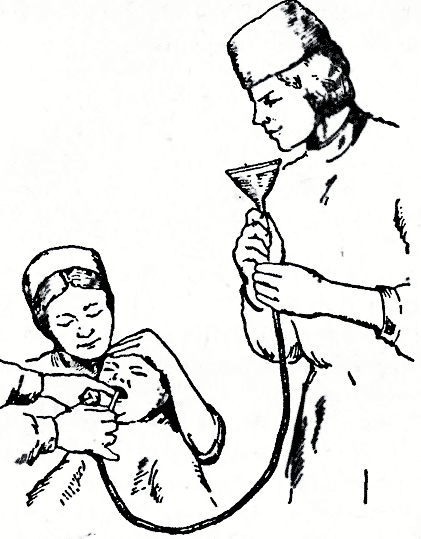 Все методы справедливы
Все методы справедливы
простой и обычно занимает от 30 до 45 минут.
ПЭГ
Процедура PEG , которая является наиболее распространенной техникой, использует
вставлен эндоскоп (тонкая гибкая трубка с крошечной камерой и лампочкой на конце)
через рот в желудок, чтобы врач мог правильно установить G-трубку.
Эту технику можно проводить с ребенком под глубоким седативным действием. Если общая анестезия
используется, устройство, называемое эндотрахеальной трубкой , будет использоваться для предотвращения
осложнения. Это пластиковая трубка, вставляемая в горло и трахею для
помочь пациенту дышать во время операции. Трубка подключена к вентилятору, который
Трубка подключена к вентилятору, который
выталкивает воздух в легкие и из них.
В некоторых случаях также может использоваться назогастральный зонд . Это
тонкая мягкая трубка, которая вводится через нос или рот и опускается в желудок
отсосать желудочные жидкости, чтобы убедиться, что они не мешают хирургической процедуре.
После того, как эндоскоп установлен и выбрано нужное место, делается небольшой разрез.
производится в коже над животом. В разрез вставляется полая игла и
в желудок. Затем тонкая проволока пропускается через иглу и захватывается специальным
наконечник на конце эндоскопа. Эндоскоп протягивает проволоку через желудок,
Эндоскоп протягивает проволоку через желудок,
вверх по пищеводу и через рот. Этот провод будет использоваться в качестве руководства для
установите G-образную трубку в правильное положение.
Затем к проводу в месте выхода изо рта прикрепляют G-образную трубку. Провод
затем вытягивается обратно из брюшной полости, в результате чего G-трубка опускается в
желудок.Трубку G тянут, пока ее кончик не выйдет из небольшого разреза в брюшной полости.
после чего эндоскоп и проволоку можно удалить. Крошечное пластиковое устройство под названием
«бампер» удерживает G-трубку внутри желудка.
Лапараскопическая техника
Лапараскопическая техника выполняется путем выполнения нескольких небольших разрезов в брюшной полости.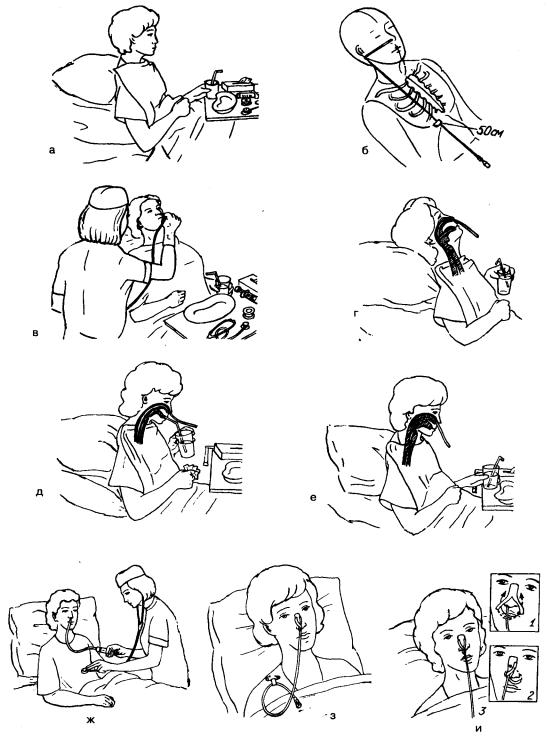
и вставив крошечный телескоп, который помогает хирургам увидеть желудок и окружающие его
органы.Те же меры предосторожности, что описаны выше — назогастральный зонд и эндотрахеальный
трубка — используются.
При лапароскопической технике разрез делается в области пупка или пупка,
игла с тупым концом вводится в брюшную полость. Затем углекислый газ
газ используется для расширения области живота во время процедуры, чтобы хирург мог
четкий обзор органов.
Затем в иглу продевают проволоку, и G-образную трубку направляют вдоль
проволока в желудок с помощью маленьких инструментов, вставленных через другие маленькие
разрезы. Швы и давление крошечного шарика используются для удержания желудка.
Швы и давление крошечного шарика используются для удержания желудка.
на месте у брюшной стенки.
Открытая хирургия
Открытая операция — отличный способ установки гастростомической трубки, но обычно
зарезервировано для случаев, когда анатомия ребенка не допускает ПЭГ; если есть шрам
ткань от предыдущей операции, процедуры или болезни; или если ребенку нужен другой
хирургическая процедура одновременно.
Если во время операции вашему ребенку вводят трубку G, назогастральный зонд и
эндотрахеальная трубка будет использоваться для предотвращения осложнений, как и в случае
два других метода гастростомии. В открытой хирургической технике разрезы делаются
В открытой хирургической технике разрезы делаются
посередине или на левой стороне живота и через живот.Маленький,
в желудок вводится полая трубка и живот зашивается как наручник
трубка. Затем живот прикрепляют к брюшной стенке с помощью швов, чтобы
это безопасно. Крошечный шарик удерживает его в желудке.
После процедуры
Ваш ребенок будет доставлен в палату восстановления, иногда называемую «послеоперационной».
палата или PACU (отделение постанестезиологической помощи).Здесь вашему ребенку и дальше будет тесно
под наблюдением медицинской бригады.
Врач выйдет поговорить с вами и расскажет, как прошла процедура.
и как поживает ваш ребенок. В большинстве случаев родители могут навестить своего ребенка в реабилитационном центре.
комната — обычно в течение 20 минут после завершения процедуры.
Обычно ребенку требуется около часа, чтобы полностью очнуться от наркоза.
Ваш ребенок может чувствовать себя вялым, растерянным, озябшим, тошнотворным, напуганным или даже грустным, когда
просыпаться. Это очень часто и обычно улучшается в течение 30–45 минут.
Кроме того, ваш ребенок может чувствовать небольшую боль возле места разреза.Если так,
обязательно сообщите об этом врачу, потому что для уменьшения дискомфорта можно давать лекарства.
Антибиотики можно продолжать в течение 24-48 часов после процедуры, чтобы предотвратить инфекцию.
Ваш ребенок, вероятно, останется в больнице в течение 1-2 дней после гастростомии.
Многие больницы позволяют хотя бы одному родителю оставаться с ребенком в течение дня и
с ночевкой.Большая часть этого времени будет потрачена на изучение нового G-tube вашего ребенка.
Медсестры покажут вам, как именно ухаживать за трубкой и кожей вашего ребенка.
вокруг него, сохраняя его чистым и свободным от инфекций. Вы также узнаете, как обращаться с любыми
возможные проблемы, например, случайное выпадение трубки. Это важно, потому что
если трубка выпадет с места, отверстие может начать закрываться.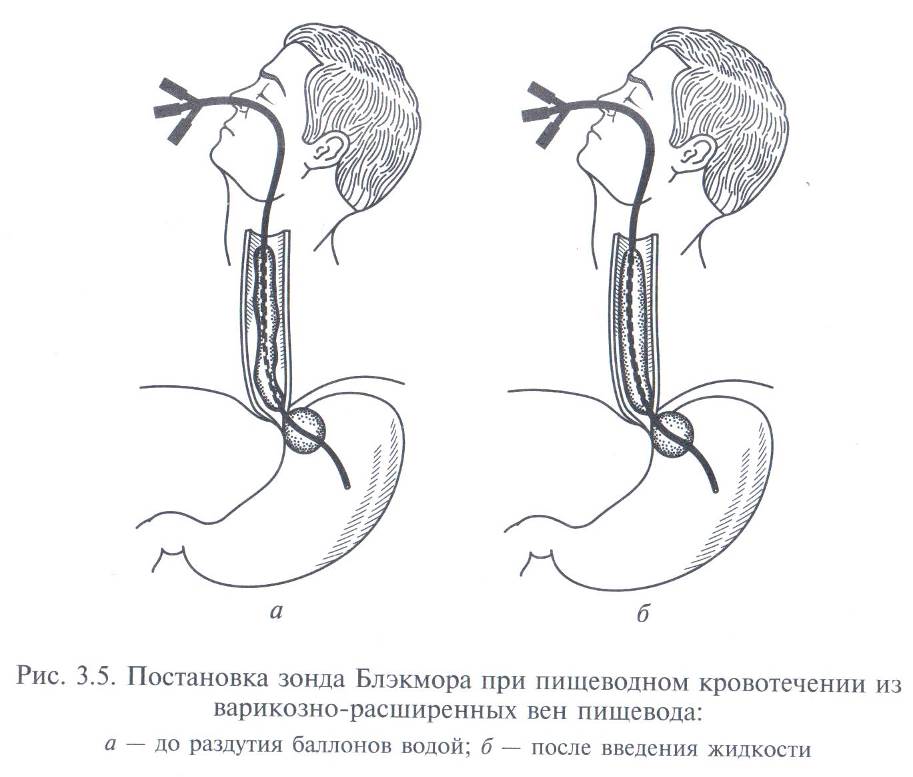
Вас также научат, как кормить через зонд и что
подача. Вы можете услышать, что кормление вашего ребенка называется «болюсным» или «непрерывным». Болюс
кормления более частые и более частые (больше похоже на обычный прием пищи). Непрерывное кормление,
которые часто происходят в ночное время, доставляются насосом детям, которым требуется
меньшие, более медленные кормления.Диетолог поможет спланировать конкретную диету и график
исходя из потребностей вашего ребенка.
Некоторые дети, особенно те, которым в то же время были перенесены другие операции на желудке
время, могут возникнуть трудности с отрыжкой или рвотой после операции. Вас также научат
Вас также научат
использовать зонд для опорожнения желудка от воздуха, а иногда и от жидкости, как это бывает
когда у ребенка отрыжка или рвота.Этот метод следует применять всякий раз, когда ребенок
рвота или рвота после установки гастростомической трубки.
Важно знать, что то, что у вашего ребенка есть G-трубка, не обязательно
означают, что он или она больше не может есть через рот. Хотя зондовое питание можно использовать для замены
все оральных кормлений, в некоторых случаях зонд просто дополняет то, что ребенок
принимает через рот.Если ваш врач решит, что ваш ребенок физически может есть,
медицинская бригада будет работать над развитием навыков, необходимых для самостоятельного питания.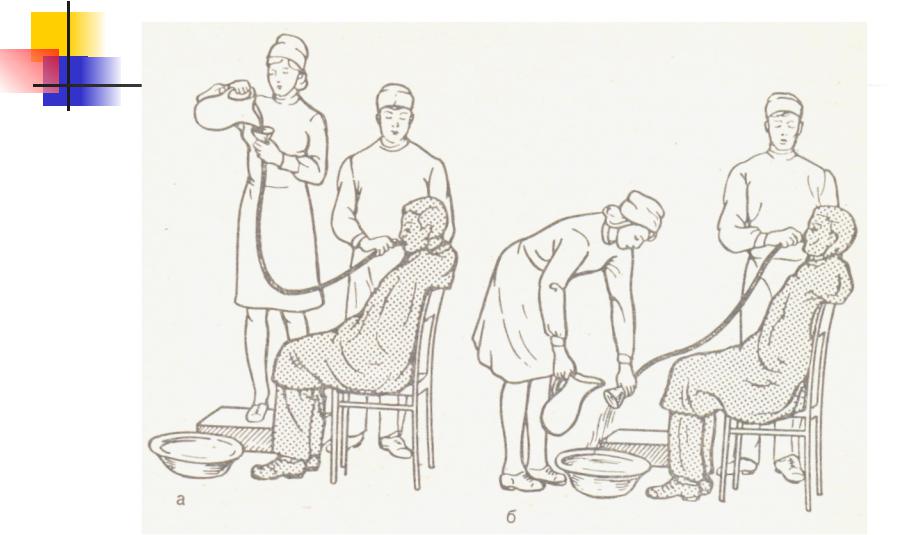
Это нормально — сначала немного нервничать из-за трубки, но это также
чрезвычайно важно, чтобы вы чувствовали себя комфортно при уходе за трубкой вашего ребенка, поэтому
задавайте много вопросов и обращайтесь за дополнительной помощью, если она вам нужна.
Уход за ребенком дома
К моменту, когда ваш ребенок будет готов выписаться из больницы, у вас должно быть:
- Подробные инструкции по уходу за ребенком в домашних условиях, в том числе практические
такие вопросы, как купание, одевание, физическая активность, прием лекарств через
трубка, и вентиляционная (выпуск газа) трубка - Посещение медсестры на дому, чтобы убедиться, что дела идут гладко
- контрольных визитов к врачу для проверки веса вашего ребенка.

как размещение и состояние трубки
Желудочные зонды могут прослужить более года без необходимости замены.К счастью,
после того, как проводник на месте, замену G-трубки легко сделать родитель или здоровье
поставщик медицинских услуг без другой эндоскопической или хирургической процедуры.
После заживления пораженного участка у детей, перенесших гастростомию, очень мало (если вообще есть)
ограничения, связанные с трубкой. Однако в зависимости от возраста и развития ребенка
он или она могут беспокоиться о том, как выглядит трубка и как другие могут отреагировать.Если ваш
ребенок испытывает любое из этих чувств, попросите врача связать вас с
социальный работник, который может помочь.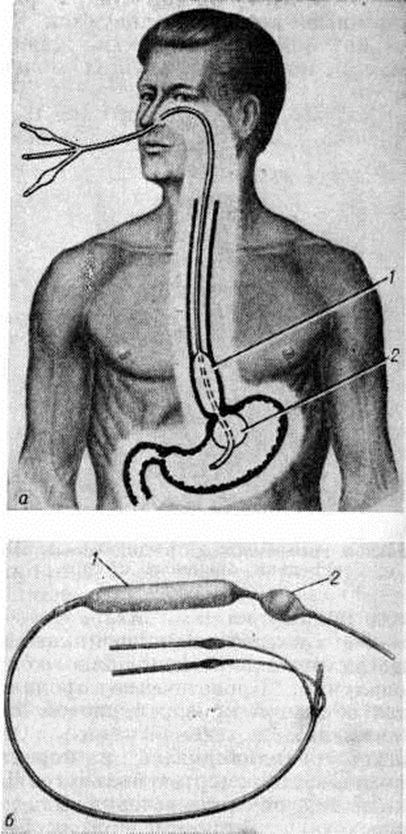
Психотерапевт (логопед, специально обученный вопросам кормления)
также может помочь. Терапевт по кормлению может посоветовать включить вашего ребенка
в семейных обедах, потому что социальные преимущества совместного обеда важны для
всем детям, даже тем, кто не ест обычным образом.
Переход на кнопку
С помощью ПЭГ или хирургического метода после нескольких месяцев заживления ваш врач
может порекомендовать заменить более длинную трубку на «пуговицу» — устройство более плоское
и ложится на кожу живота. Это можно сделать без хирургического вмешательства в
кабинет врача. Кнопка может быть открыта для кормления и закрыта между кормлениями.
Кнопка может быть открыта для кормления и закрыта между кормлениями.
или лекарства. Для многих семей переход на пуговицу делает кормление через зонд.
а уход проще и удобнее.
Самый типичный тип кнопки
удерживается на месте с помощью небольшого надувного шара.
Удаление трубки
Если и когда врач решит, что ваш ребенок может получать достаточно питания
ртом G-трубка или кнопка будут удалены.Удаление занимает всего несколько минут и
обычно выполняется в офисе врачом или медсестрой.
После того, как кнопка или G-трубка вынут, останется небольшое отверстие.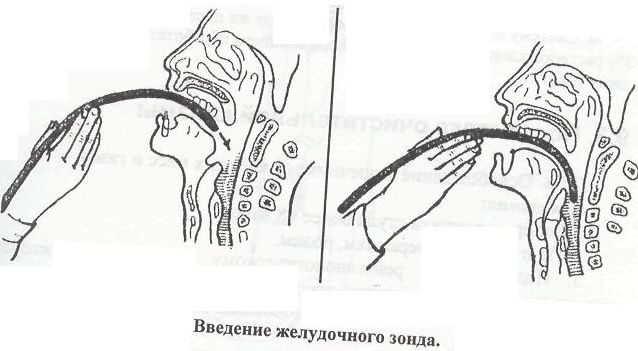 Это будет необходимо
Это будет необходимо
держать в чистоте и накрывать марлей, пока она не закроется сама по себе. В некоторых случаях операция
необходимо закрыть дыру.В любом случае шрам, который останется, будет небольшим.
Льготы
Гастростомия — это обычно очень хорошо переносимая процедура, часто спасающая жизнь. однажды
трубка на месте, дети, у которых нет других серьезных медицинских проблем, могут вернуться в свои
нормальная деятельность, включая школу и игры.
Риски и осложнения
Все три вида гастростомии считаются безопасными и эффективными. Однако,
как и с любой хирургической процедурой, есть некоторые риски, в том числе:
Анестезия
В некоторых случаях анестезирующие препараты могут вызывать осложнения у детей (например,
нарушение сердечного ритма, проблемы с дыханием, аллергические реакции и, в очень редких случаях
случаи, смерть). Эти осложнения встречаются нечасто.
Эти осложнения встречаются нечасто.
Кровотечение
В любой операции есть редкая возможность сильного кровотечения. Однако большинство
кровотечение легко контролируется.
Аллергическая реакция
Возможно, у вашего ребенка аллергическая реакция на анестезию.
или другое лекарство, данное во время процедуры.Симптомы аллергической реакции могут
от незначительного, например, кожной сыпи, до чего-то более серьезного, например, головокружения,
затрудненное дыхание или опухшие губы или язык. Обычно развиваются аллергические реакции
в течение нескольких минут после анестезии.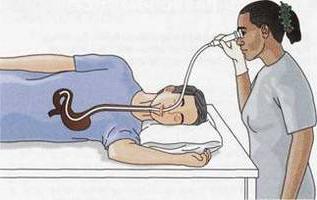 Врачи незамедлительно предоставят
Врачи незамедлительно предоставят
медицинская помощь, если это произойдет.
Возможные осложнения на месте трубки
Место гастростомы само по себе также подвержено инфекциям и раздражениям, поэтому необходимо
должны быть чистыми и сухими, и частое мытье рук — необходимость.
Симптомы инфекции могут включать боль; лихорадка 101 ° F (38,3 ° C) или
больше; и покраснение, отек или тепло вокруг разреза.Также может быть
выделения желтого, зеленого или неприятного запаха. Если вы заметили какой-либо из этих признаков,
Позвонить доктору.
Другие проблемы, которые могут возникнуть, включают:
- трубка смещенная
- Засоренная или забитая трубка
- Чрезмерное кровотечение или дренаж из области трубки
- Сильная боль в животе
- рвота или диарея
- Проблемы с отхождением газов или дефекацией
- Розово-красная ткань (называемая грануляционной тканью), выходящая вокруг g-трубки
Если вы заметили какой-либо из этих симптомов, немедленно обратитесь к врачу.
К счастью, большинство осложнений можно быстро и успешно вылечить, если они обнаружены.
рано.
Альтернативы
К тому времени, когда врач порекомендует использовать зонд для кормления, большинство других методов лечения, включая
кормление, специальные смеси или диеты или лекарства, которые помогают повысить аппетит
— уже безуспешно.
И хотя есть и другие типы зондов для кормления — в том числе назогастральный
(NG) трубка, которая проходит через нос в желудок, или назоеюнальная (NJ) трубка,
который проходит через нос в тонкий кишечник — трубка G предназначена
для длительного использования. В этих случаях хорошее здоровье и развитие ребенка зависят от
обеспечение питания непосредственно в желудке.
Когда вашему ребенку делают какую-либо операцию, понятно, что он
непросто. Но полезно знать, что гастростомия — это краткая, распространенная процедура и осложнения.
редки. Если у вас есть какие-либо вопросы или опасения, поговорите со своим врачом.
Дата пересмотра: март 2013 г.
Питание через назогастральный зонд
Перевод статей: (испанский)
Что такое кормление через назогастральный зонд?
Назогастральный (НГ) зонд — это небольшая трубка, которая вводится в желудок через нос.Грудное молоко, смесь или жидкая пища подается через зонд непосредственно в желудок, давая вашему ребенку дополнительные калории. Такое кормление помогает вашему ребенку получать достаточно питания, чтобы расти, развиваться, восстанавливаться после болезней, играть и учиться.
Питание через зонд можно проводить детям любого возраста. Некоторые дети будут полагаться на зондовое кормление только до тех пор, пока они не смогут есть через рот. Использование желудочно-кишечного тракта для кормления поддерживает его здоровье и нормальную работу.
Другие дети могут продолжать есть как обычно, а также получать питание через зонд для получения дополнительных калорий.
Есть несколько способов кормления NG. Тип зонда, частота его замены, тип и количество смеси, а также продолжительность кормления будут определены врачом и диетологом в зависимости от потребностей вашего ребенка.
Следуйте только проверенным инструкциям на этом листе.
Особые инструкции для вашего ребенка:Тип и размер трубки подачи: ___ Меняйте питательную трубку каждые: ___ Не заменяйте трубку для кормления самостоятельно. Чем кормить: Количество кормов: Как часто кормить: Метод: ___ болюс ___ непрерывный Тип насоса: Норма кормления: Промывайте питательную трубку в конце каждого кормления мл теплой воды. Другое: Измерение: Уход за мешком для кормления и трубками: ___ Менять каждый день. Если мешок и шланг не очищаются легко, попробуйте использовать раствор, состоящий из равных количеств белого уксуса и прохладной воды (например, 1 стакан уксуса на 1 стакан воды). Хорошо промыть и хранить в холодильнике. Выбросьте мешок для кормления и трубки через 1 неделю; раньше, если вы не можете очистить его или если он начнет протекать. |
Определения
стремление | попадание жидкости в легкие, что может вызвать затруднение дыхания |
болюс | кормление в течение короткого времени |
непрерывный | кормление в течение длительного времени |
ЖКТ | пищевод, желудок и кишечник |
зонд | другое название зонда для кормления; можно вводить через рот |
смазка | водорастворимое вещество, такое как желе K-Y ® , используется для облегчения прохождения трубки — не используйте вазелин ® |
___ Установка питательной трубки
Чтобы научиться вставлять трубку, нужно время и практика, так что проявите терпение.Делайте это самостоятельно только после того, как вы успешно проделали это в присутствии медсестры.
Готовься:
- Вымойте руки.
- Соберите расходные материалы:
- питательная трубка
- рулетка
- Пальцами найдите грудину (грудину) вашего ребенка. Осторожно пощупайте кость в центре груди, а затем найдите ее нижний край. Он будет ниже уровня сосков, и вы почувствуете, как нижняя часть грудной клетки изгибается в разные стороны.
- Теперь представьте себе место на животе вашего ребенка, которое находится на полпути между пупком и нижним краем грудины. Помните об этом месте.
- С помощью рулетки измерьте расстояние от кончика носа ребенка до нижней части мочки уха, а затем до точки на полпути между пупком и краем грудины. Запишите это число: мы назовем его «измерения вашего ребенка». Размерность:
На этой картинке рост ребенка составляет 12 дюймов (3 дюйма от носа до уха, плюс еще 9 дюймов вниз). - Теперь измерьте трубку (или найдите ее длину на упаковке). Вычтите мерку вашего ребенка из общей длины трубки и тоже запишите ее. Мы будем называть это числом «лишняя длина трубки». Держите его под рукой; вы будете использовать его позже, чтобы убедиться, что трубка установлена правильно. Дополнительная длина трубки:
- Теперь на кончике трубки измерьте расстояние измерения вашего ребенка (в изображенном примере это будет 12 дюймов). Отметьте это место на трубке перманентным маркером.Теперь вы готовы вставить зонд для кормления.
Вставьте трубку:
- Вымойте руки.
- Сборочное оборудование:
- питательная трубка
- формула
- марля при необходимости
- вода для смазки или другая смазка
- Тест-полоски для pH
- , размер:
- , тип:
- вода для ополаскивания при необходимости
Шприц
Лента
- Расположите ребенка.
___ Пеленать младенца (завернуть руки в одеяло).Положите младенца на левый бок в детское кресло или на кровать с поднятой головой.
___ Детей старшего возраста следует размещать в удобном положении, и взрослые могут их держать на руках, если они того пожелают. У некоторых детей может возникнуть рвота при введении трубки. Убедитесь, что ребенка можно легко повернуть, если это произойдет. - Смажьте трубку водой или нанесите небольшое количество смазки на конец трубки, если вас научили это делать. Большинство трубок имеют покрытие, которое активируется водой, благодаря чему трубка легче вставляется.
- Вставьте трубку в ноздрю, осторожно нажимая на трубку вниз, пока отметка на трубке не окажется на кончике носа. Дети постарше могут пить или глотать, чтобы трубка опустилась. Младенцы могут сосать соску или ваши пальцы во время введения трубки. Это может быть неудобно для вашего ребенка, и ребенок может кашлять или чихать, пока вводится трубка. Возможно, лучше попросить кого-нибудь помочь вам.
После того, как трубка вставлена, сразу же снимите трубку, если:
- кашляет
- поперхнуться
- чихание
- рвота
- хрипит
- изменение цвета
- не может отдышаться
- изменение частоты дыхания
- изменение потребности в кислороде
- снижение показаний пульсоксиметра
- повышенное беспокойство
- Необъяснимая раздражительность, дискомфорт или боль в животе
- не может говорить или менять качество крика
- или вы видите трубку, выходящую изо рта
- Обнимайте и успокаивайте ребенка в течение нескольких минут и попробуйте еще раз.
- После установки трубки закрепите ее лентой, как показано медсестрой.
- Проверьте размещение трубки (см. Ниже).
Проверка размещения трубки
Чтобы предотвратить аспирацию, вы должны проверять размещение зонда перед каждым кормлением, чтобы убедиться, что он не сдвинулся. При проверке размещения желудок должен быть как можно более пустым, поэтому проверяйте каждый раз перед приемом лекарств или кормлением.
- Посмотрите на своего ребенка.Вашему ребенку комфортно и он нормально дышит? Если ребенок расстроен, рвота, чихание, рвота, хрипы, изменение цвета, не может перевести дыхание, изменение частоты дыхания, изменение потребности в кислороде, снижение показаний пульсоксиметра, повышенное беспокойство, необъяснимая раздражительность, дискомфорт или боль в животе не может говорить или кричать, или вы видите, как трубка выходит изо рта: Не начинайте кормление.
- Убедитесь, что отметка на трубке находится у ноздри.Измерьте трубку от отметки у ноздри до начала ступицы и убедитесь, что она соответствует числу «дополнительной длины трубки», которое вы записали ранее. (См. «Подготовка к работе», шаг 7 выше.) Если вы не видите метку или длина изменилась, не начинайте подачу.
- Проверьте размещение с помощью pH-полоски. Попробуйте удалить с помощью шприца немного жидкости из желудка. Это облегчит использование небольшого шприца (3-5 мл). Проверьте кислотность желудочного сока с помощью pH-полоски. Значение pH менее 6 указывает на правильное размещение.PH 6 или выше может указывать на неправильное размещение. Если у вас pH 6 или выше, обратитесь к врачу. Примечание: С «неотрубкой» 3,5 или меньше вы не сможете извлекать желудочные жидкости.
- Базовый уровень pH.
- Если невозможно определить pH, но длина, размер и состояние ребенка не изменились, можно начинать кормление.
Внимательное внимание к этим знакам поможет вам убедиться, что трубка установлена правильно. Если у вас есть сомнения, лучше всего снять трубку и заменить ее.
Кормление
___ Болюсное кормление
Может оказаться полезным, чтобы 2 человека выполняли зондовое кормление. Один человек может держать и утешать ребенка, пока другой кормит.
- Вымойте руки.
- Отмерьте необходимое количество смеси и нагрейте ее до желаемой температуры.
- Проверьте размещение пробирки, как указано выше (следите за отметкой на пробирке NG и тестированием pH).
- Зажмите трубку.
- Присоедините шприц к трубке для кормления.
- Налейте смесь в шприц.
- Освободить трубку.
- Позвольте смеси работать в течение того же времени, сколько ребенку потребуется, чтобы пить ее через рот, или в соответствии с предписаниями врача.
- Способы увеличения потока кормления:
Попробуйте начать кормление, когда ребенок спокоен. Возможно, вам придется «подтолкнуть» кормление, чтобы оно началось. Для этого введите в шприц поршень и слегка надавите. Осторожно извлеките поршень и дайте смеси стечь самотеком.Если ваш ребенок плачет, возможно, вам придется повторить толчок несколько раз.
___ Соска может помочь успокоить маленького ребенка, а также помогает связать сосание с наполнением желудка.
___ Для детей старшего возраста используйте занятия, чтобы отвлечь их, или вовлеките ребенка в кормление, например, держите шприц. - Во время кормления держите нижнюю часть шприца на высоте не более 6 дюймов над животом ребенка.
- Продолжайте добавлять смесь в шприц, пока не наберется предписанное количество.
- Когда шприц опустеет, промойте трубку предписанным количеством теплой воды.
- После кормления:
___ Зажмите трубку.
___ Оставьте трубку открытой для воздуха. Оберните шприц марлей, чтобы жидкость не разбрызгивалась.
___ Отрыгните вашего ребенка.
___ Младенцы и маленькие дети могут чувствовать себя наиболее комфортно, подняв голову и верхнюю часть тела или лежа на левом боку.
___ Дети постарше могут быть на ногах и играть.
___ Непрерывная подача с помощью подающего насоса
- Вымойте руки.
- Отмерьте достаточно смеси на 4 часа и при необходимости согрейте.
- Налейте смесь в мешок для кормления. Пропустите формулу до конца трубки насоса.
- Установите помпу и трубку помпы в соответствии с инструкциями компании-поставщика медицинских услуг. Убедитесь, что скорость установлена правильно.
- Если необходимо вставить новую трубку для кормления, см. Разделы «Подготовка к установке трубки» и «Установка трубки».
- Проверьте размещение, если измерение длины внешней трубки не изменилось, отметка места выхода видна и в состоянии вашего ребенка нет изменений, продолжайте кормление без перерыва (см. «Проверка размещения трубки»).Если в любой момент возникает рвота или респираторный дистресс, следует проверить установку зонда.
- Подсоедините трубку помпы к трубке для кормления ребенка.
- Включите насос. Убедитесь, что смесь капает.
- По мере опорожнения мешка каждые 4 часа добавляйте еще смеси.
- Держите ребенка на руках и / или часто разговаривайте с ним в часы бодрствования. Держите ребенка поднятой головой на протяжении всего кормления.
- Внимательно наблюдайте за своим ребенком, чтобы убедиться, что нет изменений в его дыхании или поведении.Убедитесь, что отметка на трубке все еще находится у ноздри. Также рекомендуется измерять его каждые несколько часов, потому что иногда трубка может проскользнуть под ленту. Остановите кормление, если отметка изменится, и еще раз проверьте размещение.
- Если врач посоветует вам, после периода кормления промойте зонд предписанным количеством теплой воды.
- Если вам приказывают прекратить непрерывное кормление:
___ Заткните или зажмите трубку.
___ Оставьте трубку открытой для воздуха. Оберните шприц марлей, чтобы жидкость не разбрызгивалась.
___ Отрыгните вашего ребенка.
___ Поднимите голову ребенка примерно на 30 минут после окончания кормления.
___ Снятие трубки подачи (если заказано)
- Удалите ленту.
- Зажмите трубку и одним быстрым движением вытяните трубку.
- Держите, прижимайтесь и утешайте вашего ребенка. Если ваш ребенок еще младенец, отрыгните его или ее.
Уход за кожей
Часто очищайте кожу вашего ребенка вокруг зонда теплой водой, удаляя любые выделения.Если ноздря покраснела или кожа раздражена, удалите трубку и, если возможно, замените ее в другой ноздре.
Если вы использовали прозрачную повязку на лице ребенка, снимите ее, разбавив минеральным маслом и осторожно сняв повязку. Если вы используете средство для удаления клея, чтобы ослабить повязку, обязательно промойте кожу водой, чтобы удалить все остатки, так как это может вызвать сильное раздражение.
Решение проблем
| Проблема | Что делать |
| Засоренная или забитая трубка подачи (следуйте только проверенным инструкциям) |
|
| Трубка Корпак выпадает |
|
Кашель при установленной трубке |
|
| Диарея и спазмы |
|
| Тошнота (расстройство желудка) или рвота (рвота) |
|
| Кожа вокруг носа раздражена |
|
| Невозможно получить показания pH |
|
Когда мне позвонить врачу?
- лихорадка
- непрекращающаяся рвота или диарея
- беспокойство, трудно утешить
- Боль или необычное вздутие живота
- вопросов по использованию трубки
- проблемы с дыханием — звоните 911
Если вы по какой-либо причине беспокоитесь о своем ребенке, позвоните своему врачу, чтобы обсудить симптомы.
Вопросы?
Это не относится к вашему ребенку, но предоставляет общую информацию. Если у вас возникнут вопросы, позвоните своему врачу, медсестре по уходу на дому или диетологу.
Детские больницы и клиники Миннесоты
Последнее обновление 8/2015
Вернуться к началу
Показания Автор Противопоказания Назогастральный зонд противопоказан при тяжелых Осложнения Основные осложнения при установке трубки NG включают аспирацию. Универсальные меры предосторожности: Возможность контакта с кровью / биологическими жидкостями пациента во время Оснащение: Все необходимое оборудование должно быть подготовлено, собрано и доступно.
Процедуры:
|
Руководство по кормлению через трубку для лиц, осуществляющих уход
О кормлении через трубку
Если вы не можете съесть достаточное количество пищи для удовлетворения пищевых потребностей, то кормление можно проводить через зонд в желудок или тонкий кишечник, чтобы обеспечить достаточное количество питательных веществ.На рынке представлено множество смесей для зондового питания, которые разработаны для 100% удовлетворения ваших потребностей в питании. Кормление можно давать непрерывно в течение нескольких часов, круглосуточно с определенной скоростью, с помощью специального насоса или несколько раз в день в отмеренных количествах. Адекватное питание зависит от правильного типа и количества смеси. Ваш лечащий врач назначит вам график кормления, формулу и количество воды, необходимые для оптимального питания и гидратации.
После травмы головного или спинного мозга скорость метаболизма может увеличиваться, а потребности в энергии и белке могут быть высокими для обеспечения питательными веществами для заживления.Атрофия мышц также распространена из-за снижения подвижности в это время. Потребности в калориях и белках, как правило, снижаются через несколько месяцев после травмы, поэтому, возможно, потребуется скорректировать кормление через зонд, чтобы избежать нежелательного набора веса. Важно следить за своей массой тела и знать свои цели по весу. Если у вас есть значительные изменения веса (увеличение или уменьшение более чем на 2 фунта за 1 неделю) или если вам разрешено есть у патолога речи, обратитесь к своему врачу, в медицинскую организацию на дому или к зарегистрированному диетологу для корректировки зондового питания.
Типы трубок для кормления
- Трубка для чрескожной эндоскопической гастростомии (ПЭГ) — это трубка, которая проходит через кожу прямо в желудок и используется для введения через зонд, воды и лекарств.
- Чрескожная эндоскопическая еюностомия (PEJ) Трубка вставляется аналогично PEG, но трубка продвигается мимо желудка в верхнюю часть тонкой кишки.
- Назогастральный зонд (NG) — это распространенный тип зонда для питания для краткосрочного использования.Он попадает через нос, а его кончик попадает в желудок.
Вы можете увидеть переходник, например, разъем Dale Ace (на фото ниже):
Подготовка к питанию через зонд
- Храните неоткрытые продукты при комнатной температуре, не под прямыми солнечными лучами.
- Вымойте руки перед использованием продуктов.
- Хорошо встряхните банку или бутылку и начисто протрите верхнюю часть перед открытием.
- Давайте кормление, когда продукт будет комнатной температуры.
- Накройте неиспользованный продукт и храните в холодильнике.
- Хранить продукт не более 24 часов; если не используется, выбросить остаток.
- При введении продукта для кормления после того, как он был охлажден, дайте продукту нагреться до комнатной температуры, поставив его на прилавок примерно на 15 минут, прежде чем пропустить через зонд для кормления. Никогда микроволновая печь любого устройства для кормления через зонд.
Припасы для сбора:
- Должен быть доставлен правильный зонд (банка или 24-часовая бутылочка)
- Подающий насос (при непрерывном питании через трубку)
- Набор для кормления (набор мешков или набор игл)
- Шприц 60 мл
- Градуированный контейнер
- 50 мл воды
Позиции для приема трубок:
- Вариант 1: Приподнявшись в кровати или на диване в полусидячем положении с поднятой головой не менее чем на 30 градусов
- Вариант 2: Сидение в кресле
- Никогда не лежать горизонтально
Как проверить остаток в желудке (только кормление ПЭГ):
«Остаточный» относится к жидкости / содержимому, остающимся в желудке.

 .
.

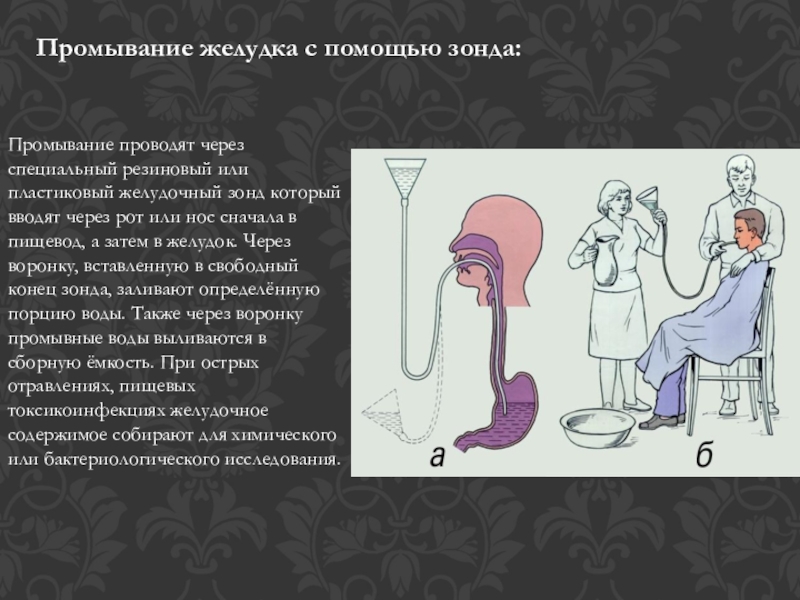
 Подготовить оснащение
Подготовить оснащение Вымыть руки (гигиенический уровень).
Вымыть руки (гигиенический уровень).
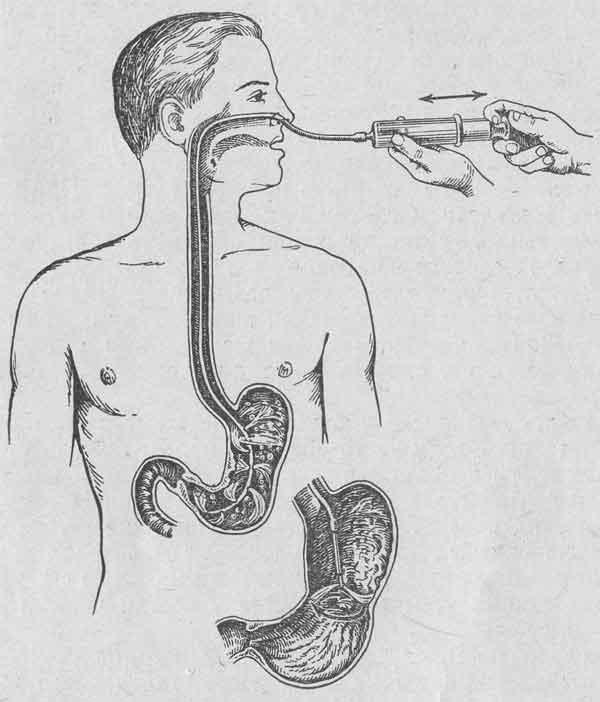 По окончании процедуры отсоединить шприц Жане и извлечь зонд из желудка, обернув его салфеткой
По окончании процедуры отсоединить шприц Жане и извлечь зонд из желудка, обернув его салфеткой Необходима и прогулочная коляска. у вас есть детское молочко, которую порекомендовал перед выпиской врач (если ребёнок находится на смешанном или искусственном вскармливании). Как правило, это специализированный лечебный продукт. Необходимо определённое количество небольших бутылочек и сосок к ним соответствующего размера, а также стерилизатор. Всем недоношенным детям потребуются пустышки.
Необходима и прогулочная коляска. у вас есть детское молочко, которую порекомендовал перед выпиской врач (если ребёнок находится на смешанном или искусственном вскармливании). Как правило, это специализированный лечебный продукт. Необходимо определённое количество небольших бутылочек и сосок к ним соответствующего размера, а также стерилизатор. Всем недоношенным детям потребуются пустышки.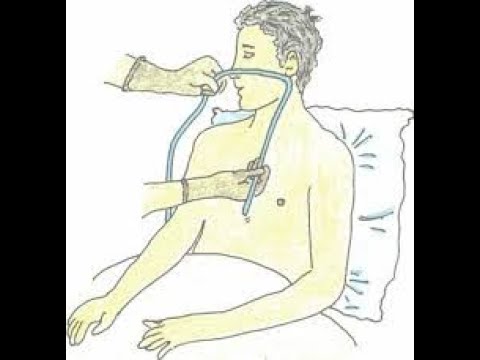
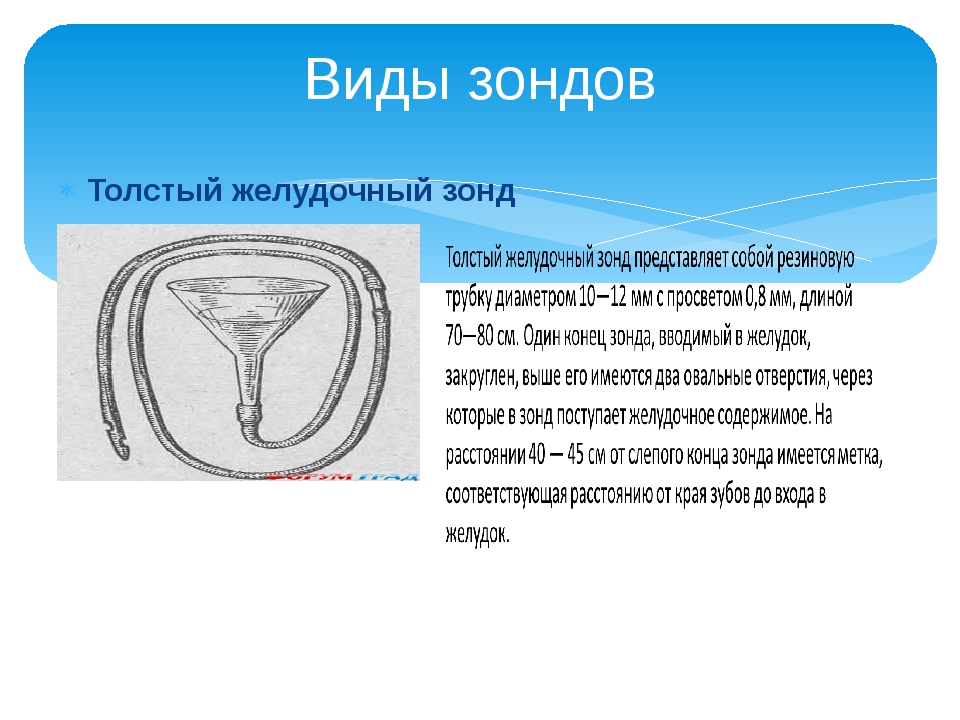

 Плохой рост может быть результатом
Плохой рост может быть результатом