Желчнокаменная болезнь: симптомы, диагностика и лечение
Желчнокаменная болезнь в кругах специалистов также известна как холелитиаз. Вообще это болезнь, которая напрямую связана с нарушением обмена веществ человека. Классический признак желчнокаменной болезни – это камни, образующиеся в желчном пузыре человека или в протоках, которые выводят желчь из организма. Если в организме человека обнаружен сбой и обмен веществ значительно нарушился, то это может привести к тому, что и состав желчи также изменится. Если произошел сбой, то со временем желчь начинает густеть, а кислота выпадает в осадок. После такой трансформации жидкость твердеет и образуются камни. Камни не только не дают организму спокойно функционировать, но и содержат в себе холестерин, вредные соли.
Люди, которые страдают от желчнокаменной болезни и знают, что это такое, отмечают, что количество камней может быть разным, точно, как и их размеры. У кого-то врачи обнаруживают сотню очень мелких как песок камней, а у кого-то всего несколько, но размерами с крупный грецкий орех. Довольно часто камни располагаются в желчном пузыре, вызывая ряд других хронических заболеваний. Бывают случаи, когда специалисты в клинике находят камни в желчных протоках печенки.
Довольно часто камни располагаются в желчном пузыре, вызывая ряд других хронических заболеваний. Бывают случаи, когда специалисты в клинике находят камни в желчных протоках печенки.
Классическая желчнокаменная болезнь является заболеванием, которое можно и нужно лечить под присмотром врача. Если сразу же обратить внимание на некоторые признаки и вовремя среагировать, то вскоре можно забыть о проблеме навсегда. Зачастую у человека, страдающего от данной болезни, воспаляется желчный пузырь и нарушается поступление желчи в желудок. Бывают и тяжелые случаи, когда больной проигнорировал все признаки или занимался домашним самолечением. В таких случаях камень может перекрыть отток желчи полностью и стать причиной для развития механической желтухи.
Важно отметить, что как с желчнокаменной болезнью, так и с механической желтухой нельзя шутить, потому что вторая является болезнью, которая может привести к смерти. Вообще игнорирование заболевания может привести к ряду других тяжелых осложнений, таких как, например, перитонит, токсический шок, дисбаланс организма и летальный исход. Зачастую от данного заболевания больше страдают женщины. Причиной ее развития может стать даже беременность. Но есть и ряд других факторов, таких как питание, образ жизни, среда обитания, генетика, хронические заболевания, которые могут стать причиной того, что желчнокаменная болезнь начнет развиваться. Вообще болеть данным заболеванием может каждый независимо от возраста или пола, поэтому важно обращать внимание на проявляющиеся симптомы.
Зачастую от данного заболевания больше страдают женщины. Причиной ее развития может стать даже беременность. Но есть и ряд других факторов, таких как питание, образ жизни, среда обитания, генетика, хронические заболевания, которые могут стать причиной того, что желчнокаменная болезнь начнет развиваться. Вообще болеть данным заболеванием может каждый независимо от возраста или пола, поэтому важно обращать внимание на проявляющиеся симптомы.
Наиболее часто возникновение болезни встречается у людей с лишним весом или наоборот резко похудевших, а также у женщин, возраст которых превысил 60 лет. Сахарный диабет тоже может вызывать осложнение в виде желчнокаменного заболевания, поэтому одна болезнь может стать причиной для развития другой. Если не вылечить заболевание и желчнокаменная болезнь продолжит прогрессировать, то вполне может развиться рак желчного пузыря.
Симптомы и признаки
По словам опытных специалистов и врачей, зачастую на стадии своего проявления камни, которые находятся в желчном пузыре, не вызывают совершенно никаких симптомов желчнокаменной болезни. Появляется основной признак уже только тогда, когда камень начинает постепенно выбираться из пузыря. Выходит камень через желчные протоки, которые есть в организме каждого человека. Сами протоки довольно маленькие и узкие. Из-за попадания камня в один из протоков, появляется такой основной симптом, как резкая боль из-за того, что камень или все они застревают в протоке.
Появляется основной признак уже только тогда, когда камень начинает постепенно выбираться из пузыря. Выходит камень через желчные протоки, которые есть в организме каждого человека. Сами протоки довольно маленькие и узкие. Из-за попадания камня в один из протоков, появляется такой основной симптом, как резкая боль из-за того, что камень или все они застревают в протоке.
Основные симптомы желчнокаменной болезни:
- резкая боль в области живота. В основном боль ощущается в верхней правой части недалеко от подреберья;
- такой симптом, как боль в области спины или правой лопатки. Само заболевание может также распространиться на ощущение дискомфорта в плечах;
- частыми являются тошнота и рвота, но такие симптомы оправданы только если вместе с выходящей массой замечается желчь.
Есть несколько стадий, на которых может развиваться желчнокаменная болезнь, каждая из стадий имеет свои желчнокаменной болезни симптомы и причину.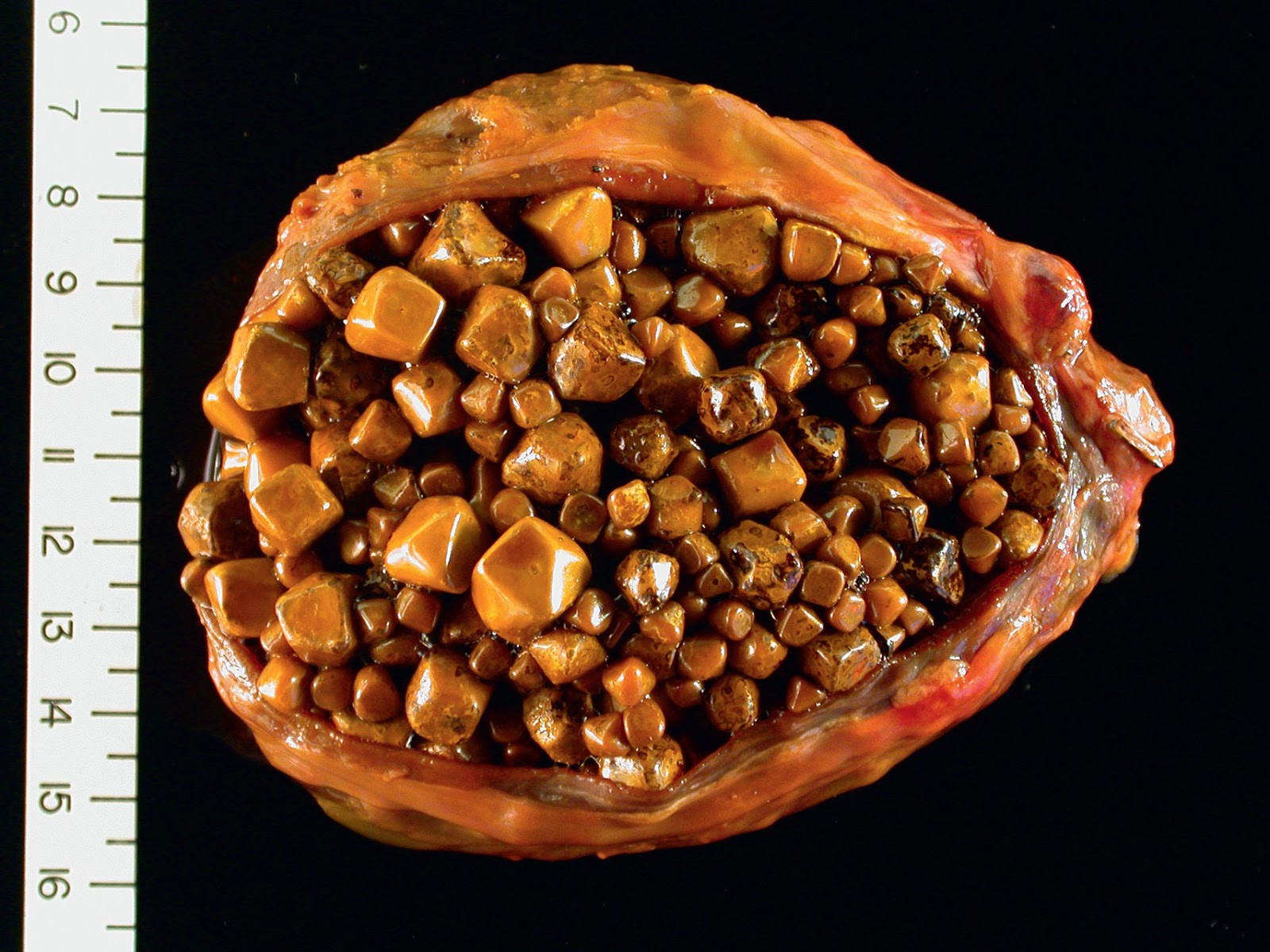 Например, если больной находится только на ранней стадии и думает бороться с заболеванием, то нужен врач. Как уже говорилось ранее, на первых порах болезнь никаким образом не заявляет о себе и протекание желчнокаменной болезни может быть без симптомов. Иногда бывает и так, что болезнь развивается сама по себе и даже на дальнейших стадиях не дает о себе знать. Тогда дело может дойти до рака и летального исхода.
Например, если больной находится только на ранней стадии и думает бороться с заболеванием, то нужен врач. Как уже говорилось ранее, на первых порах болезнь никаким образом не заявляет о себе и протекание желчнокаменной болезни может быть без симптомов. Иногда бывает и так, что болезнь развивается сама по себе и даже на дальнейших стадиях не дает о себе знать. Тогда дело может дойти до рака и летального исхода.
Если боль при желчнокаменной болезни не испытывалась, то обнаружить болезнь можно только случайно обратившись к врачу. Тогда рентгенологическое исследование поможет выявить камненосительство, которое не проявляло никаких симптомов. Но чаще всего спустя какое-то время больной все же ощущает некоторые признаки желчнокаменной болезни. Помимо указанной выше тошноты, рвоты и боли в области ребер, может быть постоянная горечь во рту или даже ощущение того, что под кожей что-то движется.
Когда камни начинают активно передвигаться по каналам и происходит проявление желчнокаменной болезни, то одним из симптомов желчнокаменной болезни, который поможет определить желчнокаменную болезнь, становятся колики. Во время колики больной обращается к врачу с жалобой на боль от ребра до лопаток. В основном боль проявляется после принятия пищи, поэтому может появиться в любое время, еще может болеть голова. Сопровождается ощущение боли снова тошнотой или рвотой.
Во время колики больной обращается к врачу с жалобой на боль от ребра до лопаток. В основном боль проявляется после принятия пищи, поэтому может появиться в любое время, еще может болеть голова. Сопровождается ощущение боли снова тошнотой или рвотой.
У вас появились симптомы желчнокаменной болезни?
Точно диагностировать заболевание может только врач.
Не откладывайте консультацию — позвоните по телефону
+7 (495) 775-73-60
Диагностика
Чтобы точно выявить симптоматику заболевания и определиться с дальнейшим лечением недуга, больного врач отправляет на сдачу анализов и консультацию к специалисту. Первое, что помогает точно поставить диагноз, – это физикальное обследование. С его помощью врач может точно выявить некоторые признаки, которые подтверждают наличие заболевания. Только техника может подтвердить наличие в организме человека Мерфи, Захарьина – явных признаков проблем с желчным пузырем. Профессиональная диагностика у врача в Москве позволяет определить уровень болезненности кожи и степень напряжения мышц человека, это очень важно, если рассматривается область желчного пузыря.
При реальном наличии болезни специалист может заметить на кожном покрове ксантемы, желтизну, а это явный признак желчнокаменной болезни. Выявить проблемы и наличие камней в организме может общий анализ крови. Если у больного на данный момент есть клиническое обострение, то кровь быстро укажет на все проблемы и воспаления, но разобраться с ними может только профессионал. Точный диагноз только по результатам диагностики крови поставить невозможно. Но он укажет на наличие лейкоцитоза в крови, желчи и другие аспекты, в которых разбирается только специалист.
Наиболее максимальное количество информации во время диагностики дает УЗИ брюшной полости. При помощи ультразвукового излучения исследуется желчный пузырь, и доктор может определить, есть ли в организме больного эхонепроницаемые образования. Под этим сложным названием имеются в виду уже известные камни, которые деформируются на стенках пузыря и изменяют его моторику. Кроме того, если у больного уже замечались проблемы с сердцем во время проверки других заболеваний, то УЗИ поможет выяснить уровень холестерина.
Во время желчнокаменной болезни пациент постоянно должен сдавать анализы, так как их результаты могут повлиять на все лечение. Если отказаться от процедур или неподготовленным приходить на сдачу анализов, то это может повлиять на все диагностические результаты. Дело в том, что, как уже указывалось ранее, желчнокаменная болезнь развивается постепенно и проявляет себя на разных стадиях или не проявляет вообще, поэтому анализ крови, мочи может помочь.
Успешной считается и такая диагностика желчнокаменной болезни, как МРТ, но это своеобразный анализ, который врач рекомендует проводить всего один или несколько раз, так как это может пагубно влиять на организм. Активно в специализированной клинике используется и КТ желчевыводящих путей, но только по решению специалиста, которое было передано врачу. Такой анализ несет довольно много информации, поскольку он выявляет, есть ли какие-либо нарушения в работе и циркуляции желчи при помощи специальных методов и подходов.
Без диагностических исследований и специализированного анализа у больного могут быть некоторые осложнения заболевания, которые на первых порах общие анализы не выявляют. Чаще всего из-за желчнокаменной болезни в итоге, если не применять специализированное лечение, может начаться воспаление желчного пузыря. Просвет желчных путей в организме больного человека может закупориться и это в свою очередь вызывает панкреатит.
Лучше всего своевременно проходить диагностическое обследование в одной из профессиональных клиник, сдавать анализы, придерживаться советов доктора. Один анализ желчнокаменной болезни из всех, которые предлагает медицинское учреждение, может помочь специалисту выбрать верное направление в лечении. Тогда избавиться от болезни будет быстрее, проще и даже дешевле, поскольку цены на лечение зависят именно от уровня запущенного случая.
Причины
Если диагностика желчнокаменной болезни выявляет определенные симптомы болезни, то вполне логично, что имеются и причины, из-за которых заболевание начинает прогрессировать. Если нарушается количественное соотношение составляющих желчи, то в человеческом организме автоматически начинается создание хлопьев. Эти своеобразные твердые хлопья, как показывают результаты анализа, вместе с развитием болезни превращаются в камни. Чаще всего это случается из-за того, что человек страдает от нарушенного обмена холестерина. Если холестерина слишком много, то из-за этой причины видоизменяется желчь и в ней появляются камни.
Если нарушается количественное соотношение составляющих желчи, то в человеческом организме автоматически начинается создание хлопьев. Эти своеобразные твердые хлопья, как показывают результаты анализа, вместе с развитием болезни превращаются в камни. Чаще всего это случается из-за того, что человек страдает от нарушенного обмена холестерина. Если холестерина слишком много, то из-за этой причины видоизменяется желчь и в ней появляются камни.
Человек страдает из-за избытка холестерина по таким причинам:
- тело страдает от ожирения из-за неправильного питания, причина всему – огромное потребление продуктов, в которых как раз содержится большая доза холестерина;
- количество желчной кислоты снизилось, из-за чего организм перестал нормально функционировать, а желчь не получает нужные ей элементы;
- в крови человека снизился объем фосфолипидов, что привело к тому, что холестерин не может затвердеть и осесть в организме;
- желчь начала застаиваться и вся причина в неправильной циркуляции жидкости по организму человека.

Важно отметить, что желчь может застаиваться как механически, так и функционально, поэтому, назначая лечение, врач обращает на это внимание. Если речь идет о том, что желчь в организме человека застоялась по механическим причинам, то может возникнуть дополнительная опухоль, иногда увеличиваются лимфоузлы. Больные часто жалуются на появление рубцов, постоянные отеки и другой дискомфорт, что становится еще одной причиной для волнения.
Что касается функционального застоя желчи, то здесь проблема кроется в том, что моторика желчного пузыря расстроилась, и желчевыводящие пути забились. Здесь может сыграть роль и генетика человека. Если у женщины или мужчины есть предрасположенность к желчнокаменной болезни. Важно отметить, что неправильное питание, малоподвижный образ жизни, резкое похудение или набор веса может повлиять на развитие болезни.
Лечение
В наше время эффективное лечение желчнокаменной болезни более чем реально, если пользоваться услугами профессиональной клиники, которая предлагает инновационные методы лечения. О том, как лечить заболевание, пишут много книг и научных статей, но есть общие правила, на которые стоит опираться. Если больному для начала необходимо просто выявить наличие камней в желчном пузыре и при этом у него нет никаких осложнений, то специфическое лечение не требуется. В таком случае используется такой метод лечения желчнокаменной болезни, как выжидание. Это специальная тактика, во время которой доктор отслеживает изменение в организме человека и медикаментозно пытается его вылечить.
О том, как лечить заболевание, пишут много книг и научных статей, но есть общие правила, на которые стоит опираться. Если больному для начала необходимо просто выявить наличие камней в желчном пузыре и при этом у него нет никаких осложнений, то специфическое лечение не требуется. В таком случае используется такой метод лечения желчнокаменной болезни, как выжидание. Это специальная тактика, во время которой доктор отслеживает изменение в организме человека и медикаментозно пытается его вылечить.
Если желчнокаменные инородные тела были замечены специалистом во время обследования или диагностировали острый холецистит, то используется такой метод, как хирургическое удаление желчного пузыря. Это уже более сложный подход при лечении желчнокаменной болезни, потому что он требует срочного оперативного вмешательства. Дело в том, что именно желчный пузырь становится катализатором для развития и образования камней. Есть несколько видов оперативного вмешательства, с одним из которых определяется специалист после тщательного обследования организма. Для этого нужно провериться, поскольку неправильно подобранные методы лечения могут привести к раку.
Для этого нужно провериться, поскольку неправильно подобранные методы лечения могут привести к раку.
В условиях клиники используются только самые эффективные и современные принципы лечения. Прогрессивным считается использование такого метода лечения, как литотрипсия. Основные ее качества характеризуются тем, что таким методом пользуются в случае, если присутствует один конкремент. Важно отметить, что в принципе методов лечения, которыми можно лечить желчнокаменную болезнь, очень много.
Абсолютно каждый подход проверить невозможно, потому что лечение и желчнокаменный процесс должны проходить по одному плану. Путем проб и, возможно, ошибок, лечащий врач определит наилучшие условия метода лечения, которые может предложить клиника. Безусловно, в первую очередь болезнь пытаются устранить медикаментозно и при помощи физической терапии, но иногда это приводит к возникновению новых камней. В таком случае лучше всего прибегнуть к операции и дальнейшему послеоперационному восстановлению.
Врачи, занимающиеся лечением этой болезни
Если рассматривать вопрос о том, какой врач лечит желчнокаменную болезнь, то нельзя назвать только одного специалиста. Дело в том, что данное заболевание лечит как гастроэнтеролог, так и хирург. Кроме того, за успехами лечения обязательно следит терапевт. В целом гастроэнтеролог занимается не только лечением желчнокаменной болезни, он специализируется и в других проблемах, которые могут возникнуть с органами пищеварительной системы.
Если в целом говорить о врачах лечащих клиник, то лучше всего изучить список предложенных специалистов, поскольку в медицинском центре каждый пациент получает индивидуальное обслуживание. Изначально можно попытаться определиться с лечащим врачом самостоятельно, изучив специфику деятельности каждого. Современная клиника предлагает широкий круг специалистов, который постоянно увеличивается.
Так, уже на первом приеме у доктора можно определиться с симптомами, услышать показания, выбрать подходящие методы диагностики и обсудить цены на лечение. Далее, если пациента все устраивает, специалист начинает проводить оперативную методику или назначает УЗИ, после чего ведется активная борьба с болезнью. Если вылечить медикаментозно болезнь невозможно, то в лечение вмешивается хирург и оперативно удаляет желчный пузырь. Это командная работа докторов, во время которой каждый больной получит должное внимание и индивидуальный подход.
Далее, если пациента все устраивает, специалист начинает проводить оперативную методику или назначает УЗИ, после чего ведется активная борьба с болезнью. Если вылечить медикаментозно болезнь невозможно, то в лечение вмешивается хирург и оперативно удаляет желчный пузырь. Это командная работа докторов, во время которой каждый больной получит должное внимание и индивидуальный подход.
Показания
При наличии желчнокаменной болезни специалисты рекомендуют несколько показаний, которые помогут облегчить болезнь или же их можно использовать в качестве профилактики.
Советы и профилактические меры:
- рекомендуется меньше употреблять продукты, в которых содержится высокая доза холестерина, ведь именно из-за него начинают активно образовываться камни;
- лучше всего следить за уровнем билирубинемии, потому что это тоже играет важную роль во время профилактики или лечения болезни;
- желчь ни в коем случае не должна застаиваться в организме человека;
- чтобы поддерживать здоровье и не страдать от данного заболевания, нужно следить за массой тела и сбалансировано питаться;
- при желчнокаменной болезни не должно быть резкого похудения или набора массы;
- рекомендуется вести здоровый и активный образ жизни, выполнять физические нагрузки, чтобы в дальнейшем не было нарушения обмена веществ;
- одно из главных показаний заключается в том, что стоит обращать внимание на все симптомы и своевременно решать проблему;
- человеку с генетической предрасположенностью к желчнокаменной болезни нужно периодически посещать доктора.

Противопоказания
Есть несколько противопоказаний, о которых никогда нельзя забывать человеку, страдающему от желчнокаменной болезни. Первое, на чем акцентирует внимание каждый доктор, – это постоянное наблюдение. Болезнь не должна протекать самостоятельно. Если она уже была выявлена путем подходящих симптомов или профессиональной диагностики, нужно обязательно обратиться к терапевту или гастроэнтерологу, чтобы не позволить заболеванию перейти на еще одну стадию. Не всегда для лечения желчнокаменной болезни необходима операция, поэтому именно опытное профессиональное наблюдение может помочь этого избежать.
Нельзя не посещать УЗИ раз в шесть месяцев, поскольку именно такая оценка органов и возможных камней может помочь выяснить, образовалась у человека пролежень или нет. Не рекомендуется постоянно менять доктора, поэтому лучше сразу выбрать специалиста, с которым будет комфортно сотрудничать. Если желчнокаменная болезнь выявлена у больного, то ему строго запрещено заниматься серьезными физическими нагрузками. При таком заболевании нельзя работать на огороде, потому что из-за этого все может только обостриться и это помешает лечению.
При таком заболевании нельзя работать на огороде, потому что из-за этого все может только обостриться и это помешает лечению.
Важно помнить о том, что больному строго запрещен холестерин, из-за этого нельзя разменивать диету на неправильное питание. Лучше всего не вести активный образ жизни во время диагностики и лечения. Кроме того, после операции больной определенно нуждается в длительном восстановлении.
Стоимость первичного приема, исследований, лечения
Что касается лечения в клинике, то нельзя назвать определенную и точную стоимость лечения для каждого пациента, который желает обратиться за услугами. Каждый обращается за индивидуальной помощью со своей стадией заболевания, поэтому и цена может отличаться. Правильнее всего обратить внимание на таблицу, в которой указана вся стоимость лечения у любого из докторов. Уже на первом приеме или определившись с диагностикой, исследованиями, можно будет понять, во сколько обойдется лечение.
Преимущества лечения в клинике АО «Медицина»
АО «Медицина» (клиника академика Ройтберга) – это профессиональное частное лечебное заведение, которое оказывает медицинскую помощь в разных областях заболеваний на высоком уровне. В клинике работают опытные профессионалы, а само заведение оснащено инновационными приборами для лечения различных болезней. В нашей клинике каждый пациент получит должное внимание, лечение и заботу. Кроме того, у каждого больного будет свой личный персональный врач.
Мочекаменная болезнь. Причины. Симптомы.
Мочекаменная болезнь. Причины. Симптомы.
13 Декабря 2019
Мочекаменная болезнь. Причины. Симптомы.
Мочекаменная болезнь(почечнокаменная болезнь, нефролитиаз) – образование в органах мочевыделительной системы солевых камней – уратов, оксалатов, фосфатов.
Камни образуются в почках (в чашечках, лоханках) и мочевыводящих путях (в мочеточниках, мочевом пузыре и мочеиспускательном канале) вследствие нарушений обмена веществ.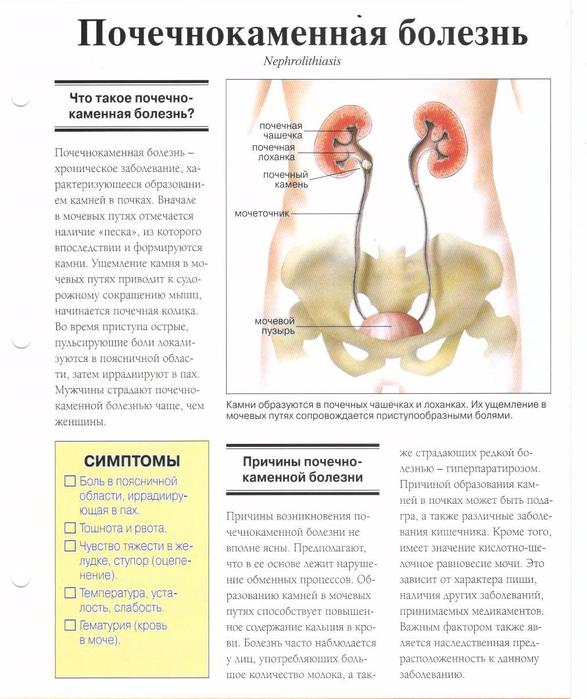 В современном обществе в связи с изменением питания, гиподинамией, воздействием неблагоприятных экологических факторов мочекаменная болезнь встречается все чаще.
В современном обществе в связи с изменением питания, гиподинамией, воздействием неблагоприятных экологических факторов мочекаменная болезнь встречается все чаще.
Камни появляются преимущественно в одной из почек, но процесс бывает и двусторонним. Камень может быть единичным, но нередко образуется сразу несколько камней. Их величина очень разнообразна: от 1 мм до 10 см и более в диаметре. Некоторые камни могут долго сохранять постоянный размер, другие за полгода способны заполнить всю лоханку и чашечки в почке. У каждого третьего больного камни образуются повторно: болезнь рецидивирует.
Причины мочекаменной болезни:
В настоящее время причина образования камней до конца не определена. Предрасполагающими факторами служат нарушения обмена веществ, инфекционные и другие заболевания выделительной системы.
Факторы риска мочекаменной болезни:
· Отягощенный семейный анамнез.
· Возраст: чаще всего камни в почках формируются у людей от 20 до 49 лет.
· Пол: мужчины болеют в три раза чаще женщин.
· Дегидратация: недостаточное потребление жидкости увеличивает риск мочекаменной болезни. Живущим в жарком и сухом климате следует потреблять больше жидкости, чем остальным.
· Питание: высокое содержание углеводов (сахара), натрия (соли) и белков увеличивает риск формирования некоторых видов почечных камней.
· Ожирение: повышенный индекс массы увеличивает риск образования почечных камней.
· Заболевания пищеварительной системы или оперативное вмешательство: хроническая диарея, воспалительные заболевания кишечника, резекция желудка способны привести к нарушениям абсорбции (всасывания) кальция и увеличению уровня камнеобразующих веществ в моче. · Другие заболевания: канальцевый почечный ацидоз, подагра, гиперпаратиреоз, цистинурия, некоторые инфекции мочевыделительной системы.
Симптомы мочекаменной болезни:
· Приступообразная боль – ноющая, тупая или острая различной локализации: в паху, в пояснице, на внутренней поверхности бедер, в области половых органов. Болевые ощущения меняются в зависимости от положения тела.
Болевые ощущения меняются в зависимости от положения тела.
· Нарушения мочеиспускания, примесь крови в моче, воспаление мочевыводящих путей. Примесь крови в моче провоцируется физическими нагрузками.
· Ухудшение общего состояния организма, приступы тошноты и рвоты.
· Частое болезненное мочеиспускание, симптом «закладывания» – неожиданное прерывание струи мочи при недостаточном опорожнении мочевого пузыря.
Камни могут смещаться в мочеточник, вызывая приступы боли (почечная колика) и появление крови в моче.
Диагностика мочекаменной болезни:
Диагностировать мочекаменную болезнь можно только на приеме у врача-уролога. Лечение назначается на основании беседы с пациентом и данных урологического обследования: · общий анализ мочи;
· общий анализ крови;
· биохимический анализ крови;
· УЗИ почек;
· экскреторная урография;
· радиоизотопная нефросцинтиграфия.
Лечение мочекаменной болезни:
При лечении камней в почках прежде всего необходимо снять приступ почечной колики. Следующие этапы: удаление камня, лечение инфекции и профилактика повторного образования камней.
Следующие этапы: удаление камня, лечение инфекции и профилактика повторного образования камней.
В настоящее время терапия мочекаменной болезни включает в себя консервативный и оперативный методы лечения.
· Консервативный способ: пациентам с камнями до 3 мм в диаметре показаны лекарственные средства, соблюдение питьевого режима и диеты. Используют препараты, способные растворять камни.
· Оперативный способ: удаление камней хирургическим путем при условии их крупного размера либо при наличии осложнений. К оперативным методам относится также дистанционная литотрипсия (дробление камней ударной волной).
Статья составлена с помощью следующих материалов:
1. Комяков Б. К. Урология. Учебник. – М.: ГЭОТАР-Медиа, 2011. – С. 64.
2. Лопаткин Н. А., Пугачев А. Г., Аполихин О. А. и др. Урология. Учебник. 6-е издание. – М.: ГЭОТАР-Медиа, 2007. – С. 520.
3. Урология. Иллюстрированный практикум / Под ред. Ю. Г. Аляева, Н. А. Григорьева. – М.: ГЭОТАР-Медиа, 2007. – С. 96.
Желчнокаменная болезнь — цены на лечение, симптомы и диагностика желчнокаменной болезни в «СМ-Клиника»
Желчнокаменная болезнь может долгое время никак себя клинически не проявлять. Симптоматика появляется при закупорке желчных путей конкрементом (желчная колика) или при развитии воспаления (острый холецистит).
Желчная колика – одно из самых частых проявлений желчнокаменной болезни. Развивается при перемещении камня, когда он закупоривает выход из желчного пузыря или протоков. На фоне этого возрастает внутрипросветное давление и появляется болевой синдром. Его отличительными особенностями являются:
- появление через 1-1,5 часа после употребления жирной пищи или эпизода чрезмерного переедания, иногда в роли провокаторов выступают тряская езда и наклоны туловища;
- быстрое усиление боли за короткий промежуток времени;
- характер боли постоянный и распирающий;
- продолжительность от нескольких минут до нескольких часов;
- локализация боли – в эпигастрии и в подреберье справа, причем может отмечаться иррадиация в правую руку, между лопатками и шею справа;
- сопутствующие симптомы – тошнота и рвота без облегчения, урежение или учащение сердечного ритма, колебания артериального давления, незначительное повышение температуры тела, ложные позывы на дефекацию или вздутие кишечника;
- купирование боли внезапное самостоятельное или в результате введения спазмолитиков.
Стоит также обращать внимание на «ночные» жалобы. Ученые из Дании установили, что боль в правом подреберье, которая появляется через несколько часов после засыпания, достаточно специфична для патологии желчных путей. Она может быть не истинной желчной коликой, но требует как можно более раннего обращения к гастрологу.
Острый холецистит – еще одно клиническое проявление желчнокаменной болезни. Как правило, об этом состоянии начинают задумываться, если приступ желчной колики продолжается более 6 часов, а боль не проходит, а наоборот, нарастает. Болевые ощущения в этом случае захватывают все правое подреберье, усиливаются при глубоком дыхании и сотрясении брюшины. Сопутствующие симптомы связаны с развитием кишечной непроходимости:
- отсутствие аппетита;
- повторяющаяся рвота, не приносящая облегчения;
- вздутие живота.
Температура тела повышается до 38-39°С, может присоединиться желтуха вследствие воспаления желчных путей (отечность их стенки нарушает отток желчи из печени).
Желчекаменная болезнь (холелитиаз)
Диагностика
Как уже отмечалось, первые явные для самого больного симптомы желчнокаменной болезни появляются лишь на последних стадиях, когда камни уже сформированы, доставляют дискомфорт и легко диагностируются.
Так, диагностика желчнокаменной болезни в большинстве случаев основывается на анализе характера болевых ощущений пациента, а также результатах УЗИ внутренних органов, позволяющих увидеть даже самые маленькие камешки.
Может применяться также рентгенография, магнитно-резонансная холангиопанкреатография, ретроградная холангиопанкреатография. Наряду с этим, больному предлагается сдать анализы крови, а также так называемые «печеночные пробы».
Анализы при желчнокаменной болезни
Так, главные анализы при желчнокаменной болезни – это общий и биохимический анализы крови. Первый позволяет выявить воспалительный процесс в организме (на него указывают, прежде всего, повышенная СОЭ, а также нейтрофильный лейкоцитоз). Второй (биохимический анализ крови при желчнокаменной болезни) указывает на повышение уровня билирубина, активности щелочной фосфатазы, холестерина в крови и т.д.
Также, с целью выявления билирубинурии при желтухе может быть назначен анализ мочи.
Лечение
Всех больных в первую очередь интересует вопрос, как лечить желчнокаменную болезнь. Как уже было отмечено, в большинстве случаев, решить данную проблему удается лишь оперативным путем, полностью удалив желчный пузырь, а с ним и имеющиеся камни. Но к оперативному вмешательству прибегают лишь в случаях острой или хронической формы заболевания, когда камни представляют реальную угрозу здоровью больного.
Стоит отметить, что, хотя удаление желчного и закономерно сказывается на дальнейшем образе жизни пациента, относиться к этому следует здраво. Да, неприятно, не хочется, но когда это действительно необходимо, деваться некуда. Тысячи людей после такой операции полноценно живут, достаточно лишь несколько скорректировать образ жизни и питания. Так, очень важно, чтобы лечащий врач смог грамотно оценить все риски и принять вместе с Вами правильное решение.
Желчнокаменная болезнь: лечение без операции
Разумеется, перспектива удаления желчного пузыря пугает больного, заставляя искать альтернативные способы излечения. Сразу отметим: лечение желчнокаменной болезни народными средствами, когда речь идет об острой или хронической форме заболевания, не способно помочь в принципе.
Современная медицина располагает некоторым арсеналом средств борьбы с желчнокаменной болезнью, среди которых:
- медикаментозное растворение конкрементов;
- бесконтактное дробление камней, которые затем выводятся естественным способом.
Также, всегда лечение желчнокаменной болезни предполагает рационализацию питания (исключение жиров и т.д.)
Отметим, что использование этих современных методов возможно далеко не всегда. И снова, принять решение о выборе наиболее адекватного в конкретном случае методе лечения могут только совместно пациент и его лечащий врач, причем от компетенции последнего и зависит, насколько удачным окажется лечение.
Клиника К+31 — место, где работают профессионалы самого высокого уровня. Здесь Вам также предложат лучшее обслуживание европейского образца и наиболее комфортные условия пребывания.
Мочекаменная болезнь – симптомы, признаки и лечение в клинике МЕДСИ в Санкт-Петербурге
Оглавление
Мочекаменная болезнь – это заболевание, проявляющееся образованием и наличием камней в почках и других отделах мочевыделительной системы (мочеточники, мочевой пузырь, реже мочеиспускательный канал). Камни могут быть единичными, иногда образуется несколько и даже множество камней – они состоят из различных по химическому составу нерастворимых солей (фосфатов, уратов, оксалатов), но в 70 % случаев имеют смешанную химическую структуру. Величина камней может быть разной: от 1 мм до более 10 см в диаметре. У одних пациентов камни долго не увеличиваются в размерах, у других – за полгода могут заполнить, например, всю почечную лоханку. Нередко камни образуются повторно, тогда возникает рецидив болезни.
Мочекаменная болезнь является одним из часто встречающихся урологических заболеваний, которым болеет от 1 до 3 % населения различных регионов мира. Распространенность мочекаменной болезни зависит от состава воды, климатических, экологических, этнических, диетических и других особенностей данного региона и его населения. Санкт-Петербург и Ленинградская область относятся к зонам с умеренно-высокой распространенностью мочекаменной болезни. Она встречается у детей и взрослых и часто проявляется не только в пожилом возрасте, но и в самый активный период жизни. К возникновению мочекаменной болезни, кроме врожденной предрасположенности, приводит целый комплекс различных факторов: особенности питания, состав воды, вредные условия труда, малоподвижный образ жизни, недостаток в пище витамина А и витаминов группы В, дефицит ферментов, приводящий к нарушению обмена веществ, заболевания паращитовидных желез, желудочно-кишечного тракта, применение некоторых лекарств. Также камни могут образовываться из-за нарушений оттока мочи из почек и мочевого пузыря (аномалии развития, функциональные расстройства, сужение различных отделов мочеточника, аденома простаты, стриктура уретры), инфекции мочевого тракта и наличия в нем инородных тел (как правило, шовные и другие материалы, оставшиеся после оперативных вмешательств).
Симптомы мочекаменной болезни
Самым характерным симптомом мочекаменной болезни является почечная колика – внезапный приступ сильной боли в пояснице. Изменение положения тела никак не сказывается на интенсивности болевых ощущений. Нередко боль сопровождается тошнотой, рвотой, частыми позывами к мочеиспусканию и резями. Это острое состояние обусловлено нарушением оттока мочи по мочевыводящим путям и может возникнуть после интенсивной физической нагрузки или приема большого количества жидкости, когда камень начинает двигаться, попадает в узкие места мочевых путей (шейка почечной чашечки, лоханочно-мочеточниковый сегмент, мочеточник и его сужения в зоне подвздошных сосудов и выхода в мочевой пузырь). Когда камень находится в нижних отделах мочеточника, боль возникает не только в поясничной области, но и внизу живота, отдавая в паховую область и наружные половые органы. Если размер камня не превышает 5-6 мм (диаметр мочеточника), то он, как правило, сам отходит вместе с мочой. Если камень большой и долгое время находится в мочевых путях, не смещаясь и нарушая отток мочи, то необходимо вмешательство специалиста-уролога. В противном случае в почке могут возникнуть атрофические (гидронефроз) и воспалительные (абсцесс, карбункул) процессы, что может привести к потере ее функций, развитию угрожающего жизни септического состояния и даже необходимости удаления почки.
Диагностика
Диагноз мочекаменной болезни устанавливается на основании характерных симптомов, а также с помощью:
- Визуализационных – рентген, УЗИ, КТ, МРТ
- Инструментальных – уретроцистоскопия, уретероскопия
- Лабораторных исследований
В клинике МЕДСИ Санкт-Петербург есть все необходимое для точной диагностики: здесь обязательно проводят ультразвуковое исследование почек и мочевых путей, все виды необходимых рентгеновских исследовании и, по показаниям, компьютерную и магниторезонансную томографию. Эти методы позволяют точно установить локализацию и размер камня, состояние мочевых путей (полостная система почки, мочеточник и мочевой пузырь, мочеиспускательный канал) и оттока мочи, перспективы самостоятельного отхождения или необходимость удаления камня. Собственная лаборатория выдает необходимые результаты анализов крови и мочи, которые позволяют оценить наличие и опасность для организма инфекции мочевых путей, в течение считанных минут или часов.
Лечение мочекаменной болезни в МЕДСИ Санкт-Петербург
- Консультация специалиста – 2 970p
- КТ мочевыделительной системы (почки, мочеточники, мочевой пузырь) – 3 900p
- Внутренняя оптическая уретротомия (госпитализация 1 день) – 42 554p
- Эндопротезирование уретры (госпитализация 1 день) – 42 554p
- Контактная литотрипсия (госпитализация 1 день) – 43 792p
- Чрескожная нефролитотрипсия – дробление и удаление крупных камней почек (госпитализация до 3-х дней) – 69 554p
- Перкутанная мининефролитотрипсия – малоинвазиный метод дробления камней в почках до 2 см любой плотности (госпитализация на 2 дня) – 58 214p
- Уретроскопия и эндоуретеротомия (госпитализация 1 день) – 54 387p
- Лапароскопическая пластика мочеточника (госпитализация до 3-х дней) – 89 714p
*В стоимость хирургических вмешательств включены: операция, анестезия и пребывание в стационаре.
Лечение мочекаменной болезни
Лечение мочекаменной болезни в клинике МЕДСИ Санкт-Петербург преследует цель не только удаление камня из мочевой системы, но и профилактику его повторного образования. Большинство камней (до 70-80 %) имеют размеры до 0,5 – 1,0 см и отходят самостоятельно. Этому помогает проводимое под контролем врача консервативное лечение. В большинстве случаев мы рекомендуем значительное увеличение приема жидкости. Широко применяются обезболивающие средства (анальгетики), лекарства, расслабляющие гладкую мускулатуру мочеточника и мочевого пузыря (спазмолитики), антибактериальные и противовоспалительные препараты.
Если имеется угрожающая состоянию почки ситуация (нарушен отток мочи, риск гнойного воспаления) или камень длительно не отходит самостоятельно, необходимо срочное вмешательство врача-уролога. Для восстановления оттока мочи из почки она может быть дренирована мочеточниковым катетером-стентом, который остается в мочевой системе до полного удаления камня или его осколков и потом удаляется. В некоторых случаях почку приходится срочно дренировать путем прокола прямо в поясничной области под ультразвуковым контролем.
Для разрушения мочевых камней размером до 1,0 см уже более 25 лет широко используется методика дистанционной ударноволновой литотрипсии (ДУВЛ), когда камни почек и мочеточников разрушаются с помощью сфокусированных ударных волн, генерируемых источником вне организма больного и направляемым на него с помощью рентгеновского или ультразвукового наведения. Несмотря на кажущуюся простоту и необременительность метода, за многие годы его использования выявлено много недостатков. Применение ДУВЛ возможно только при относительно маленьких камнях, так как отхождение большого количества отломков крупных конкрементов часто затруднено и вызывает осложнения. Ударноволновое воздействие на почку у многих пациентов со временем вызывает развитие гипертонической болезни и ухудшение функции почки. В связи с этим в последние годы наиболее предпочтительными методами удаления камней из мочевой системы становятся видеоэндоскопические вмешательства, когда непосредственно к камню через мочеточник (уретероскопия) или путем прокола в поясничной области (перкутанная нефроскопия) под наркозом и совершенно безболезненно подводится оптический инструмент (уретероскоп или нефроскоп), с помощью которого камень извлекается целиком или разрушается и его осколки также удаляются. Такими методами из мочевой системы удаляются камни практически любых размеров, включая коралловидные, без высокого риска для функции почки.
Операция уретероскопии
В клинике МЕДСИ Санкт-Петербург наряду с оказанием всех видов неотложной помощи при почечной колике, активно выполняются операции уретероскопии – удаление и разрушение камней мочеточника и почек с помощью специального инструмента – уретероскопа. Накоплен большой положительный опыт. Примерно в 15% случаев, когда камни состоят только из солей мочевой кислоты (уратов), с помощью медикаментов возможно их растворение без оперативного вмешательства. Но лечение мочекаменной болезни с удалением камня не заканчивается, так как в организме остаются условия для его повторного формирования. Для того чтобы этого не случилось, необходимо следующее:
- Коррекция нарушений оттока мочи из почек и мочевого пузыря в зависимости от их причины
- Анализ минерального состава камня с целью определения оптимальной диеты, питьевого режима и медикаментов для специфической профилактики его повторного образования
- Биохимические анализы крови и мочи, гормональные исследования для изучения различных специфических нарушений обмена веществ в организме и их коррекции
После получения результатов этих исследований пациентам даются специфические рекомендации (программа метафилактики мочекаменной болезни). Врачи клиники МЕДСИ Санкт-Петербург осуществляют тщательное наблюдение за пациентом и контролируют выполнение и эффективность сделанных назначений. Таким образом, в клинике МЕДСИ Санкт-Петербург есть возможность не только избавиться от камней, но и поставить мочекаменную болезнь под полный контроль!
Вы можете записаться на прием онлайн или позвонить по телефону +7 (812) 748 38 95.
Желчекаменная болезнь: признаки, симптомы, лечение
Признаки патологии
Человек даже не догадывается о развитии желчнокаменной болезни: на первых стадиях патология себя никак не проявляет. Появление выраженных симптомов происходит в период активного прогрессирования. Характерный признак — внезапно возникающая ярко выраженная боль под правым ребром. Иногда болевой синдром отзывается в области сердца, под правой лопаткой или плече.
Чаще всего болезненные ощущения возникают после принятия в пищу острых, жирных, пряных продуктов и алкоголя. Появляется упомянутый симптом и после перенесенного стресса или тяжелой физической нагрузки.
Другие симптомы, сопровождающие желчекаменную болезнь:
- горечь во рту, особенно по утрам;
- тошнота и рвота, не приносящая облегчения;
- отрыжка;
- метеоризм;
- нарушение стула.
Общее состояние организма вялое, наблюдается раздражительность и повышенная утомляемость. Дополнительным симптомом болезни становится повышение температуры тела и лихорадочное состояние. В некоторых случаях наблюдается желтоватые оттенок кожи (желтушный) и ощущение тяжести в животе после принятия пищи.
Причины развития и профилактика
Медицина выделяет несколько причин развития желчекаменной болезни. Одна из самых распространенных — нарушение режима питания. Частой причиной болезни становится несбалансированный рацион, увлечение фастфудом и продуктами с избытком холестерина. Однако при отказе от жирных видов пищи или резком переходе на диету желчь становится невостребованной, что вызывает изменения в ее структуре и постепенную кристаллизацию. Из-за этого нарушается обмен веществ — холестеринового и жирового.
Среди других причин развития болезни выделяют:
- анатомические аномалии в строении;
- наследственность;
- воспалительные процессы желчного пузыря;
- инфекции органа;
- застой желчи.
Застой желчи и, как следствие желчекаменная болезнь, возникают на фоне других факторов. Часто наши специалисты находят спайки, опухоли, перегибы пузыря, рубцовые образования.
Классификация камней, стадии болезни
Камни, собирающиеся в желчном пузыре, имеют разных химический состав, что помогает выделить две группы:
- Холестериновые — появляются при нарушении усвояемости холестерина. Вещество начинает скапливаться в печени, постепенно образуя камни.
- Билирубиновые — образуются при избытке гемоглобина в организме. По размеру уступают первой группе, но превосходят их по численности.
Также существует классификация по размеру: крупные (свыше 3 см) вызывают проблемы со здоровьем, провоцируя острые боли. Мелкие (менее 3 см) не вызывают дискомфорта и никак себя не проявляют.
Различается несколько стадий желчекаменной болезни:
- Докаменная — первая стадия, во время которой происходит изменение состава желчи. Основные симптомы отсутствуют, человек не чувствует дискомфорта и не догадывается о развивающейся болезни. Выявляется проблема, как правило, случайно — при биохимическом исследовании желчи.
- Латентная — на этой стадии начинается активное образование камней. Выявить проблему помогает специальное исследование. Для этой степени также характерно отсутствие дискомфорта или слабые симптомы.
- Активная стадия — недомогания проявляются в полной мере, сопровождаются острой болью.
Диагностика и лечение
Если у вас появилось подозрение на начало желчекаменной болезни, необходимо срочно записаться на прием к специалисту. Прежде всего проводится визуальный осмотр и опрос пациента о тревожащих симптомах. Диагностические меры включают общий и биохимический анализ крови, УЗИ брюшной полости. Тщательное исследование может потребовать проведения МРТ и других аппаратных исследований.
В зависимости от типа камней, выбирается метод лечения. На камни, которые можно «растворить», воздействуют специальными медикаментами или ударно-волновой терапией.
Для лечения болезни медицинскими препаратами существует ряд ограничений, что обязательно учитывается при выборе метода воздействия. Под воздействием препаратов камни разрушаются и выводятся из организма. Дополнительным методом лечения может стать фитотерапия. Но проводиться она должна по предписанию и наблюдением специалиста.
Очень часто желчекаменная болезнь диагностируется достаточно поздно, когда медикаментозное воздействие уже неэффективно. В этом случае прибегают к хирургическому лечению, которое подразумевает удаление камней и желчного пузыря.
Важное место в схеме лечения занимает диета. На всем протяжении курса лечения болезни пищу следует принимать небольшими порциями 5–6 раз в день. Стоит исключить из рациона «вредные» виды продуктов, алкоголь, шоколад и сладкие газированные напитки. Разрешены при болезни желчного пузыря:
- кисломолочные продукты;
- отруби и другие виды клетчатки;
- растительные жиры;
- нежирные сорта рыбы;
- жидкие каши;
- некрепкие бульоны.
При болезни желчных протоков рекомендуется соблюдение питьевого режима. Предпочтительные варианты — зеленый чай и очищенная вода.
Профилактика после лечения
Болезни желчекаменного пузыря не убираются медикаментами полностью. Поэтому рекомендации по режиму питания должны выполняться неукоснительно. При обострении как можно быстрее запишитесь на прием, не занимайтесь самолечением.
После медикаментозного и хирургического лечения болезни необходимо заниматься профилактикой. Подобные меры помогут снизить риск развития проблем со здоровьем в среднем возрасте.
Исключить застои желчи в протоках поможет сбалансированное питание, умеренные физические нагрузки, отказ от вредных привычек. Немаловажным станет регулярный осмотр в одном из центров «МЕДКОМ». Наши специалисты наблюдают за состоянием здоровья людей, имеющих склонность к ожирению и генетическую предрасположенность.
Желчнокаменная болезнь / Заболевания / Клиника ЭКСПЕРТ
Желчнокаменная болезнь (ЖКБ) — заболевание гепатобилиарной системы, обусловленное нарушением обмена холестерина и/или билирубина, характеризующееся образованием желчных камней в желчном пузыре, печеночных желчных протоках или в общем желчном протоке. Чаще желчные камни формируются в желчном пузыре.
Какие факторы способствуют развитию желчнокаменной болезни?
- Принадлежность к женскому полу. По статистике женщины заболевают в 2-3 раза чаще мужчин. Беременность и роды тоже увеличивают шанс развития данного заболевания.
- Возраст. Риск развития болезни увеличивается с каждым годом на 1% у женщин, и 0.5% у мужчин
- Наследственная предрасположенность.
- Избыточная масса тела.
- Избыточное питание с преобладанием жирной пищи.
- Низкокалорийные диеты.
- Нарушение липидного обмена.
- Гормональные нарушения.
- Прием лекарственных препаратов (фибраты, гормональные контрацептивы, октреотид).
- Хронические заболевания кишечника и поджелудочной железы.
- Анатомические изменения желчевыводящей системы.
- Хронические воспалительные заболевания желчевыводящих путей.
- Функциональные билиарные расстройства.
- Эндокринологическая патология (сахарный диабет, гипотиреоз).
Если 2 и более пункта из этого списка верно для Вас,
то Вы находитесь в группе риска.Не рискуйте.
Обратитесь на первичный осмотр к врачу гастроэнтерологу.
Почему нужен осмотр врача?
Первые стадии желчнокаменной болезни часто не сопровождаются ярко выраженными симптомами или протекают бессимптомно на протяжении 10-15 лет. Больной чувствует себя прекрасно и не подозревает, что уже сейчас нуждается в помощи специалиста.
Игнорируя это, Вы лишаетесь шанса подавить болезнь малыми силами и без серьезных последствий для организма.
Выявление нарушений состава желчи (наличие густой желчи в желчном пузыре) именно в этом периоде великолепно поддается лечению и предотвращает формирование камней, а значит минимизирует риск хирургического вмешательства в дальнейшем!
Лечить осложнения и запущенную стадию — дольше, сложнее и дороже.
Стадии желчнокаменной болезни
I Стадия — начальная или предкаменная
На этой стадии можно выявить густую неоднородную желчь в желчном пузыре, формирование билиарного сладжа, наличие замазкообразной желчи, сочетание замазкообразной желчи с микролитами.
Если пропустить лечение на этой стадии,
начинается образование желчных камней.
Если приступить к лечению
Возникает возможность нормализации реологических свойств желчи. Можно воспрепятствовать процессу камнеобразования и дальнейшего развития болезни.
Пациентам с выявленной I стадией показана консультация врача гастроэнтеролога-гепатолога:
- для определения тактики лечения
- для контроля свойств желчи, функций желчного пузыря и желчевыводящей системы
II Стадия — формирование желчных камней
На этой стадии в ходе обследования выявляется наличие желчных камней:
- в желчном пузыре, в общем желчном протоке, в печеночных протоках
- по количеству конкрементов: одиночные, множественные
- по составу: холестериновые, пигментные, смешанные
Определяется клиническая картина — в какой форме проявляется заболевание:
- латентное (скрытое) течение заболевания
- болевая форма с типичными желчными коликами
- диспепсическая форма (пациент жалуется на ощущение тяжести или чувство распирания в области правого подреберья)
- желчнокаменная болезнь протекает под маской других заболеваний
Если пропустить лечение на этой стадии,
в дальнейшем оперативное вмешательство станет неизбежным.
Если приступить к лечению
Возникает возможность растворить холестериновые камни, не прибегая к оперативному вмешательству. Можно предотвратить осложнения.
Пациентам показана консультация врача гастроэнтеролога-гепатолога для назначения лечения.
При наличии показаний врач гастороэнтеролог-гепатолог назначит совместную консультацию с хирургом для определения дальнейшей тактики лечения.
III Стадия — хронический рецидивирующий калькулезный холецистит
При частых обострениях заболевания показана совместная консультация врача хирурга и гастроэнтеролога-гепатолога для решения вопроса об оперативном лечении и специальной подготовки к операции.
IV Стадия — осложнения
Показана совместная консультация врача хирурга и гастроэнтеролога-гепатолога.
Симптомы
Очень часто, особенно на начальных стадиях, желчнокаменная болезнь никак не дает о себе знать и не тревожит больного. Более чем у половины пациентов камни в желчном пузыре обнаруживаются случайно при обследовании по поводу других заболеваний.
Обычно симптомы проявляются на более запущенных и опасных стадиях заболевания. Поэтому, если Вы наблюдаете у себя что-то из нижеописанного, Вам рекомендована консультация
врача гастроэнтеролога.
Минимальные проявления желчнокаменной болезни:
- тяжести в животе (тяжесть в правом подреберье)
- отрыжка
- тошнота
- запор
- метеоризм
Желчнокаменная болезнь развивается медленно, годами. Ее симптомы нарастают постепенно. В течение нескольких лет Вы можете ощущать тяжесть в правом подреберье после приема пищи (особенно при употреблении жирного, жареного мяса, копченых, соленых, маринованных продуктов, а также вина). В дальнейшем к неприятным ощущениям могут присоединиться тошнота, рвота и резкая острая схваткообразная боль в правом подреберье — печеночная колика.
Если вы наблюдаете у себя похожую ситуацию — не подвергайте свое здоровье риску и не ждите осложнений — обратитесь
к врачу гастроэнтерологу.
Серьезные проявления желчнокаменной болезни
Это могут быть сильные боли в верхних отделах живота, которые сопровождаются тошнотой и рвотой, не приносящей облегчения (желчная или печеночная колика).
К вышеописанным симптомам могут добавиться: желтуха (слизистые и кожные покровы окрашиваются в желтый цвет), зуд, смена цвета мочи на более темный, осветление кала (закупорка камнем общего желчного протока — самое распространенное осложнение желчной колики)
Если Вы испытываете эти симптомы, можно с высокой вероятностью предположить: желчнокаменная болезнь на запущенной стадии.
Описанные осложнения требуют оперативного вмешательства, т.к. приводят к летальному исходу.
К сожалению, некоторые негативные последствия заболевания останутся на всю жизнь — даже, если Вам окажут самую высококачественную медицинскую помощь. После проведения операции по удалению желчного пузыря (холецистэктомии) примерно у половины пациентов отмечается сохранении боли, тошноты и других неприятных симптомов. Это состояние называется постхолецистэктомический синдром (ПХЭС), найти причину развития которого — задача гастроэнтеролога и врача ультразвуковой диагностики. Для решения этой задачи применяется УЗ-метод — динамическая эхо-холедохография (УЗИ желчных протоков).
Не откладывайте визит к врачу гастроэнтерологу.
Позаботьтесь о своем здоровье сегодня!
Осложнения желчнокаменной болезни
Часто больные знают о том, что у них в желчном пузыре есть камни. Однако, если камни не проявляются какими-либо симптомами, либо эти симптомы появляются редко и не влияют на качество жизни, больные предпочитают не обращать на это внимания.
Если не обращать на это внимания, первый же приступ желчной колики может привести к очень серьезным осложнениям:
- Механическая желтуха — камни из желчного пузыря попадают в протоки и препятствуют поступлению желчи в двенадцатиперстную кишку. Сопровождается острыми, мучительными болями в верхних отделах живота, пожелтением глаз и кожных покровов, потемнением мочи, осветлением кала. Это состояние опасно тем, что возникает застой желчи в системе внутрипеченочных и внепеченочных желчевыводящих протоках. На этом фоне поражается печень, и начинают разрушаться ее клетки (развивается гепатит). Если застой желчи продолжается в течение длительного времени, то это приводит к нарушению функции печени и впоследствии к печеночной недостаточности.
- Холедохолитиаз — образование камней в желчевыводящих протоках или попадание их в протоки из желчного пузыря. Часто встречающееся осложнение, сопровождается усилением болевого синдрома, тошнотой, рвотой, не приносящей облегчения.
Желчная колика сопровождается состоянием:
- Билиарный панкреатит. Проток поджелудочной железы, по которому идет выделение ферментов, соединяется с общим желчным протоком и они вместе, через одно отверстие (большой дуоденальный сосочек), впадают в двенадцатиперстную кишку. Попадание камней в общий желчный проток ниже уровня впадения панкреатического протока сопровождается возникновением воспаления поджелудочной железы.
- Стенозирующий паппилит. Это рубцовое сужение большого дуоденального сосочка, чаще всего возникающее на фоне его травматизации мелкими камнями, проходящими через него. Развитие такого осложнения сопровождается выраженной симптоматикой: частыми болевыми приступами, возможно развитие желтухи, панкреатита, воспаления желчного пузыря и желчных протоков.
- Холангит. Это воспаление общего желчного протока. При этом ко всей вышеописанной симптоматике присоединяется интоксикация и лихорадка.
- Холецистит. Воспаление желчного пузыря. Наиболее часто возникающее осложнение. Сопровождается острыми болями, тошнотой, рвотой, лихорадкой, интоксикацией
Другие осложнения
В каких случаях необходимо обследоваться?
- При хронических заболеваниях желудочно-кишечного тракта.
- Если кто-то из Ваших ближайших родственников страдает желчнокаменной болезнью.
- При избыточной массе тела.
- При быстром снижении веса (например, с целью похудения).
- В случае неправильного питания (употребление пищи 1-2 раза в день, прием недостаточного количества жидкости, предпочтение жирной, жареной, острой, копченой, соленой пищи).
- При нарушении обмена липидов (гиперхолестеринемия, дислипидемия).
- При длительном приеме фибратов, гормональных контрацептивов.
- При анатомических аномалиях в желчевыводящей системе.
- При сахарном диабете, заболеваниях щитовидной железы.
- После беременности и родов.
Любой из перечисленных факторов — это повод обратиться к врачу гастроэнтерологу-гепатологу. Не ждите осложнений.
Диагностика ЖКБ
Первый этап диагностики:
Консультация опытного врача гастроэнтеролога-гепатолога, который внимательно выслушает Вас, выяснит историю заболевания, проведет объективное обследование, определит объем необходимого дополнительного обследования.
Второй этап диагностики:
Лабораторные и инструментальные исследования:
- общий анализ крови и мочи
- биохимическое исследование крови
- копрологическое исследование
- фиброгастродуоденоскопия
Ведущее значение в диагностике принадлежит УЗ-исследованию желчного пузыря, позволяющему определить размеры и форму желчного пузыря, толщину его стенки, количество конкрементов и их величину.
Третий этап диагностики:
На основе полученных данных врач гастроэнтеролог предоставит расширенные рекомендации по соблюдению диеты, ведению правильного образа жизни, плановой медикаментозной терапии, в случае необходимости, направит на консультацию к хирургу.
Такая диагностика в нашей клинике помогает решить пациенту решить вопросы:
- определение стадии желчнокаменной болезни
- диагностика и лечение сопутствующих заболеваний
- на основе результатов исследования будут сформированы рекомендации по соблюдению диеты, ведению правильного образа жизни, плановой медикаментозной терапии, которые улучшат самочувствие и приведут к выздоровлению
- определение показаний для оперативного лечения
Лечение желчнокаменной болезни
Тактика лечения зависит от стадии заболевания
Самый эффективный метод лечения — это лечение на ранних стадиях, когда болезнь можно взять под контроль как немедикаментозными (режим, диета), так и медикаментозными методами лечения.
На поздних стадиях высок риск развития серьезных осложнений, которые могут привести к инвалидности или даже к летальному исходу. На этих стадиях оперативное лечение неизбежно.
В I стадии желчнокаменной болезни показаны:
Консультация и наблюдение врача гастроэнтеролога-гепатолога, в рамках которого Вы получите назначения и рекомендации:
- по активному образу жизни — занятия физкультурой способствуют оттоку желчи, ликвидации ее застоя, уменьшению гиперхолестеринемии
- по нормализации массы тела
- по коррекции эндокринных нарушений (гипотиреоз, сахарный диабет, нарушение обмена эстрогенов и др.)
- по стимуляции синтеза и секреции желчных кислот печенью, нормализации физико-химического состава желчи.
Во II стадии желчнокаменной болезни показаны:
Консультация и наблюдение врача гастроэнтеролога-гепатолога, в рамках которого Вы получите назначения и рекомендации:
- по лечебному питанию
- по нормализации массы тела, борьбе с гиподинамией
- по коррекции липидного обмена
- по медикаментозному растворению камней с помощью препаратов желчных кислот
В III стадии желчнокаменной болезни показаны:
Консультация и наблюдение врача гастроэнтеролога-гепатолога, в рамках которого Вы получите назначения и рекомендации:
- по лечебному питанию и нормализации массы тела
- по коррекции липидного обмена и медикаментозному растворению камней
- по купированию приступа желчной колики
Решение вопроса об оперативном лечении — в ходе совместной консультации врача гастроэнтеролога-гепатолога и врача-хирурга.
VI стадия желчнокаменной болезни — оперативное лечение
Для назначения оперативного лечения требуется совместная консультация врача хирурга и врача гастроэнтеролога-гепатолога. В ходе этой консультации будет выработана тактика такого лечения и решены вопросы, связанные с подготовкой к лечению.
Показанием к оперативному лечению больных ЖКБ является:
- острый калькулезный холецистит
- камни общего желчного протока
- гангрена желчного пузыря
- кишечная непроходимость
- хронический калькулезный холецистит с нефункционирующим желчным пузырем («отключенный» желчный пузырь)
Операция показана также в тех случаях, когда присоединяются ранние клинические симптомы калькулезного холецистита (колика, лихорадка, отсутствие стойкой ремиссии в промежутках между приступами).
В настоящее время используют следующие виды лечения:
- открытую и лапароскопическую холецистэктомию
- холедистолитотомию
- холецистостомию
- папиллосфинктеротомию
Выбор тактики терапии определяется согласованностью действий между врачом гастроэнтерологом-гепатологом и хирургом.
Этапы лечения в IV стадии желчнокаменной болезни
Нехирургический этап
Врач гастроэнтеролог ведет пациента с момента выявления самых первых бессимптомных признаков заболевания.
Почему решение об удалении пузыря принимает гастроэнтеролог совместно с хирургом?
В ПолиКлинике ЭКСПЕРТ проводится совместная консультация врача хирурга и врача гастроэнтеролога и совместно определяется дальнейшая тактика.
Только гастроэнтеролог обладает полной информацией о состоянии желчного пузыря пациента. При назначении лечения (в том числе и назначение на хирургическую операцию) во внимание принимаются такие факторы, как:
- клинические проявления
- длительность заболевания и его стадия
- размер камней, их количество, фактор присутствия камней в протоках желчного пузыря
- количество желчных колик в анамнезе, наличие осложнений и сопутствующей патологии
После уточнения всех вышеописанных факторов можно определить тактику лечения конкретного пациента.
Хирургический этап
Удаление желчного пузыря проводится в плановом или экстренном порядке.
Плановое оперативное лечение
Проводится после соответствующей предоперационной подготовки, купирования (приостановления) осложнений ЖКБ с помощью консервативной терапии. Цель подготовки – адаптировать организм пациента к предстоящей операции (убрать воспаления в желчном пузыре). В этом случае удаление желчного пузыря будет проходить с минимальными последствиями для больного (риск послеоперационных осложнений сильно снижается).
В экстренном порядке
Проводят операции при развитии осложнений ЖКБ, которые без срочного вмешательства, приведут к летальному исходу. Данный вид вмешательства считается самым травматичным для организма и восстановление может быть более длительным.
При решении о плановом оперативном лечении врач гастроэнтеролог проводит этап предоперационной подготовки.
Подготовка минимизирует риски осложнений и облегчает протекание хирургического вмешательства, травматичного для организма.
Постхирургический этап
Сопровождение пациента после хирургического вмешательства.
Рекомендованы периодические обследования на которых врач гастроэнтеролог наблюдает за состоянием пациента и активностью заболевания. Это позволит врачу во время скорректировать лечение при появлении постхирургических осложнений.
Зачем нужна помощь врача гастроэнтеролога на послеоперационном этапе?
В первую очередь специалист:
- остановит развитие осложнений постоперационного этапа (медикаментозным методом)
- поможет адаптироваться пациенту к жизни без желчнокаменного пузыря
- составит индивидуальную диету для пациента
- даст рекомендации касательно образа жизни
- с помощью плановых диагностик будет отслеживать состояние пациента. В случае повторного появления осложнений врач гастроэнтеролог назначит соответствующее лечение.
С удаленным желчным пузырем пациенту необходимо
постоянное регулярное наблюдение,
так как это отражается на качестве его жизни.
Без помощи врача гастроэнтеролога или при несоблюдении его рекомендаций, жизнь пациента с постхолецистэктомическом синдромом может превратится в адскую череду диарей и невыносимых болей в животе.
Чтобы не попасть в волну осложнений и очередных проблем эти пациенты не должны забывать о необходимости постоянного регулярного наблюдения врача гастроэнтеролога.
Если после оперативного лечения сохраняются симптомы ЖКБ, то это является тревожным знаком, при котором необходимо как можно быстрее обратиться к гастроэнтерологу. Чаще всего это связано с уже развившимися осложнениями ЖКБ и требуют своевременной диагностики и правильного лечения.
Если оперативное вмешательство выполнено вовремя (не по экстренным показаниям, до развития серьезных осложнений), то никакого дискомфорта возникать не будет. Однако, это не значит, что после операции происходит излечение от ЖКБ. Поэтому, для того, чтобы предотвратить повторное образование камней, только уже не в желчном пузыре, а в желчных протоках необходимо наблюдаться гастроэнтерологом, ежегодно проходить обследование, в первую очередь — УЗ-исследование желчных протоков (динамическую эхо-холедохографию) и по необходимости проводить курсы терапии.
Последствия после удаления желчного пузыря
Зачем нужна помощь врача гастроэнтеролога на данном этапе?
После холецистэктомии (удаления желчного пузыря) может развиться постхолецистэктомический синдром.
Встречается у 10-30% пациентов прошедших операцию. Данный синдром очень сильно сказывается на качестве жизни больного. К примеру, неправильный прием пищи провоцирует сильные приступы поноса и боли в животе. Людям, страдающим от постхолецистэктомического синдрома, приходится соблюдать строгую диету и подстраивать под нее своей ритм жизни.
На данном этапе помощь гастроэнтеролога сильно облегчит жизнь пациента. Однако, соблюдение всех рекомендаций врача, в любом случае, требует огромных усилий от больного
на протяжении всей жизни.
Подробнее о постхолецистэктомическом синдроме
На развитие постхолецистэктомического синдрома влияет множество факторов, в том числе своевременность и качество оперативного лечения.
Постхолецистэктомический синдром включает в себя функциональные расстройства, органические поражения, связанные с рецидивом заболевания или с сопутствующими заболеваниями (хронический панкреатит, язвенная болезнь). Чаще всего он проявляется сохранением болей, иногда тошнотой, вздутием живота, отрыжкой, горьким привкусом во рту, изжогой, диареей.
Очень высок риск развития этого синдрома у тех, кто имел осложненное течение желчнокаменной болезни, и был оперирован на фоне воспалительного процесса в экстренном порядке по жизненным показаниям. Причем, синдром имеет органический характер, и подобрать адекватную терапию для устранения беспокоящих симптомов обычно нелегко. Для выяснения точной причины развития ПХЭС в качестве старта обследования используется динамическая эхо-холедохография (УЗИ желчных протоков).
Если же удаление желчного пузыря происходит в плановом порядке, после соответствующей предоперационной подготовки, то шанс развития постхолецистэктомического синдрома резко снижается. А если и будут возникать беспокоящие симптомы, то вероятнее всего, они будут носить функциональный характер, протекать более благоприятно и при соблюдении всех рекомендаций гастроэнтеролога не будут влиять на самочувствие и качество жизни.
Почему рекомендуется лечить желчнокаменную болезнь в ПолиКлинике ЭКСПЕРТ?
Что Вы получите, обратившись к нам:
- эффективное и безопасное лечение
- современное диагностическое оборудование
- врачи гастроэнтерологи высшей категории, специализирующиеся на лечении данного вида заболеваний.
- совместная консультация врача хирурга и врача гастроэнтеролога
- индивидуальную программу лечения, в соответствии с состоянием заболевания и особенностями Вашего организма
При лечении желчнокаменной болезни врач-куратор ПолиКлиники ЭКСПЕРТ готов сопровождать Вас на всех этапах лечения. Начиная от первичной консультации, заканчивая периодом постхирургического вмешательства, Вы всегда можете рассчитывать на помощь и поддержку врача-куратора.
Прогноз
Прогноз при желчнокаменной болезни зависит от многих факторов, включая возможные осложнения. Известны редкие случаи спонтанного выздоровления, когда приступ желчной колики заканчивается выходом мелкого камня в просвет кишки. Как правило, прогноз благоприятен и зависит от своевременного обращения к врачу гастроэнтерологу-гепатологу, адекватной консервативной терапии или качества хирургического лечения.
Профилактика и рекомендации по стилю жизни
- Соблюдение режима, диеты: прием пищи каждые 3-4 часа, исключать длительные периоды голодания, выпивать достаточное количество жидкости за сутки. Составить правильную программу питания поможет врач диетолог.
- Исключить жирные и жареные блюда, копченые продукты, крепкий алкоголь.
- Включить в рацион пищевые волокна.
- Ведение активного образа жизни, занятия физкультурой.
- Привести индекс массы тела к нормальному значению.
- Не сбрасывать быстро вес, делать это постепенно.
- По возможности исключить прием препаратов, способствующих камнеобразованию (оральные контрацептивы, антибиотики, фибраты).
- При наличии сахарного диабета стараться удерживать его в стадии компенсации.
Рекомендации по питанию
- Сахар — источник эндогенного холестерина, от него следует отказаться.
- Увеличить объем употребления сбалансированных по аминокислотному составу белков.
- Увеличить объем употребления растительных белков: овсяная и гречневая крупы, морские водоросли.
- Приучить себя к регулярному питанию растительными волокнами.
- Избегать употребления бобовых, животных жиров, кофе.
- Пренебрежение завтраком повышает риск развития желчнокаменной болезни.
- Витамины Е и C уменьшают вероятность образования желчных камней.
К сожалению, для того, чтобы забыть о желчнокаменной болезни на более поздних стадиях, недостаточно просто соблюдать правильный режим и диету. Любой врач скажет Вам, что «это лишь дополнительная терапия, а не основное лечение».
Если у Вас:
Ничего не болит. Случайно выявили деформацию в желчном пузыре
Деформация желчного пузыря зачастую относится к анатомическим особенностям и может длительное время протекать бессимптомно. В то же время может наблюдаться нарушение оттока желчи из желчного пузыря, перенасыщении желчи холестерином, образование осадка, замазкообразной желчи, формирование билиарного сладжа, который является важнейшим условием формирования желчных камней. Со временем возможно появление жалоб:
- на периодическое чувство дискомфорта или тупые боли в правом подреберье
- горечь во рту
- метеоризм
- неустойчивый стул со склонностью к диарее.
В данном случае рекомендован активный образ жизни, занятие физкультурой, нормализация массы тела. Необходима консультация врача гастроэнтеролога с целью подбора медикаментозной терапии (при необходимости), рекомендаций по правильному питанию, дальнейшего наблюдения.
Ничего не болит. Случайно выявили хлопья, густую желчь, билиарный сладж в желчном пузыре
Примерно у половины пациентов билиарный сладж не вызывает каких-либо симптомов и выявляется лишь при УЗИ желчного пузыря. Многие больные не придают значения этой патологии и не обращаются в врачу. Между тем, длительное существование билиарного сладжа более чем у половины больных может осложняться билиарным панкреатитом, дисфункцией или стенозом сфинктера Одди, острым холециститом, холангитом, отключением желчного пузыря. У 20% формируются желчные камни. Для предотвращения развития ЖКБ и осложнений рекомендовано своевременное обращение к врачу гастроэнтерологу-гепатологу. В результате будут выявлены и устранены причин, способствующие формированию билиарного сладжа и развитию осложнений.
Есть жалобы. Выявили деформацию желчного пузыря, хлопья, густую желчь, билиарный сладж в желчном пузыре
При возникновении жалоб обойтись рекомендациями по изменению образа жизни, умеренной физической нагрузке, нормализации массы тела, зачастую недостаточно. Необходима консультация гастроэнтеролога с целью подбора медикаментозной терапии, которая позволит улучшить выведение желчи из желчного пузыря, купирует болевой синдром, предотвратит образование желчных камней и развитие осложнений в будущем, и, как следствие, позволит избежать оперативного лечения в запущенных случаях.
Давно выявили камни, но ничего не беспокоит
Латентное (бессимптомное) камненосительство требует длительного наблюдения врача гастроэнтеролога-гепатолога:
- для определения показаний по проведению хенотерапии — медикаментозного растворения конкрементов с помощью желчных кислот (в случае наличия холестериновых камней)
- для проведения УЗИ, которое определит размеры и формы желчного пузыря, толщину его стенки, количество конкрементов и их величину
- для определения динамики этих показателей с течением времени
При необходимости проводится совместная консультация с врачом хирургом и определяются показания для оперативного лечения.
Есть жалобы. Выявили камни в желчном пузыре
Безотлагательно обращаться на консультацию к врачу гастроэнтерологу, на которой специалист определит:
- показания для проведения медикаментозного растворения камней
- подберет терапию с целью купирования жалоб пациента
- выявит метаболические нарушения, лежащие в основе камнеобразования.
Успех консервативной терапии ЖКБ определяется четким соблюдением рекомендаций, правильным подбором литолитической терапии. Эффективность лечения контролируют врач гастроэнтеролог-гепатолог с помощью ультразвукового исследования, которое необходимо проводить в течение всего курса лечения. После окончания медикаментозного курса растворения конкрементов, в редких случаях, возможен рецидив камнеобразования. Поэтому, для профилактики рецидива врач гастроэнтеролог формирует поддерживающую и профилактическую терапию.
Тяжесть, дискомфорт, боли под «ложечкой» и в правом подреберье
Эти жалобы довольно неспецифичны и могут присутствовать при заболеваниях печени, поджелудочной железы, желудка, двенадцатиперстной кишки, желчного пузыря (в том числе и при желчнокаменной болезни).
Если Вас беспокоит тяжесть, дискомфорт, боли под «ложечкой» и в правом подреберье, необходимо обратиться за помощью к врачу гастроэнтерологу-гепатологу, который:
- выяснит историю заболевания
- проведет объективные исследования
- определит объем необходимого дополнительного обследования
Есть камни, была 1 колика
Обязательное наблюдение врача гастроэнтеролога-гепатолога:
- для назначения необходимого лечения
- для контроля ситуации и постоянного наблюдения
Эта простая мера:
- снижает риск повторной колики
- препятствует развитию заболевания и осложнений
Есть камни, было 2 колики
Повторные желчные колики, рецидивирующее течение заболевания увеличивает риск развития осложнений и риск смерти почти в 4 раза.
В этом случае показано обязательное наблюдение врача гастроэнтеролога-гепатолога совместно с хирургом:
- для определения тактики лечения
- в случае необходимости – для решения вопроса об оперативном лечении
Необходимо удалить желчный пузырь — что делать?
При подготовке к плановой холецистэктомии необходима совместная консультация врача гастроэнтеролога-гепатолога и хирурга:
- для определения наличия показаний и противопоказаний к оперативному вмешательству
- при необходимости – для составления плана дополнительного обследования
В случае решения об оперативном лечении важно выполнить ряд инструментальных и лабораторных исследований, которые входят в стандарт обследования перед оперативным вмешательством.
Уже удален желчный пузырь. Нужно ли наблюдение врача, и у какого специалиста наблюдаться?
Желчный пузырь является важным органом желудочно-кишечного тракта. При его отсутствии часто наблюдаются:
- изменение гормональной функции
- изменение концентрационной функции
- нарушения, связанные с изменившимися условиями усвоения пищи в кишечнике.
Это приводит к нарушениям моторики и секреторной функции желудка, язвенному поражению желудка или двенадцатиперстной кишки, дуоденитам, панкреатитам, поражениям кишечника, нарушению обмена жирорастворимых витаминов, белкового и углеводного, жирового обмена и обмена кальция.
Пациенты, перенесшие холецистэктомию (то есть хирургическое удаление желчного пузыря), нуждаются в постоянном наблюдении у врача гастроэнтеролога-гепатолога.
В большинстве случаев удаление желчного пузыря не избавляет пациента от нарушений метаболизма, лежащих в основе камнеобразования. Отделяемая желчь содержит много холестериновых кристаллов, остается густой и вязкой. После операции патологические процессы, лежащие в основе ЖКБ, протекают в новых условиях: в силу отсутствия желчного пузыря выполняемая им физиологическая функция далее невозможна, моторика желчевыводящих путей нарушена, регуляция процессов желчеобразования и желчевыведения отсутствует.
Выпадение физиологической роли желчного пузыря, а именно отсутствие концентрации желчи в межпищеварительный период и выброса ее в двенадцатиперстную кишку во время еды, сопровождается нарушением выведения желчи и расстройством пищеварения. Изменение химического состава желчи и хаотичное ее поступление в двенадцатиперстную кишку нарушает переваривание и всасывание липидов, уменьшает бактерицидные свойства содержимого кишечника, что приводит к микробному обсеменению двенадцатиперстной кишки, ослаблению роста нормальной кишечной микрофлоры.
В этой связи пациента могут беспокоить:
- тошнота
- рвота
- изжога
- ощущение горечи во рту
- метеоризм
- неустойчивый стул
- запор
- частый жидкий стул
- боли в животе
Избыточный бактериальный рост в кишечнике приводит к нарушениям белкового, углеводного и жирового обмена, обмена кальция и жирорастворимых витаминов. Это приводит:
- к частым обильным поносам
- к снижению массы тела
- к остеопорозам (нарушениям минерализации костей)
- к авитаминозам, которые проявляются потерей кожной эластичности, мелкими морщинами, шелушением, депигментацией, сухостью кожи, поражением губ (гиперемия, отек, шелушение, образование трещин и корочки, мокнутье в уголках рта), поражением языка (изъязвление сосочков, появление трещин), поражением десен (разрыхление и кровоточивость, ослабление фиксации зубов и их выпадение)
Как минимум 1 раз в 4 месяца — с такой периодичностью рекомендовано регулярное наблюдение врача гастроэнтеролога-гепатолога и проведение УЗИ желчных протоков (динамическая эхо-холедохография) после холецистэктомии в целях ранней диагностики возможных осложнений.
Спустя год после удаления желчного пузыря появились прежние симптомы: боли в правом боку, тошнота, жидкий стул
У пациентов после удаления желчного пузыря имеющиеся клинические проявления могут быть связаны с массой факторов:
- изменение химического состава желчи
- нарушение выведения желчи в двенадцатиперстную кишку
- нарушение моторики желчевыводящих путей
- избыточный рост патогенной микрофлоры в кишечнике
- нарушение переваривания пищи, всасывания питательных веществ
В этом случае необходимо:
- консультация врача гастроэнтеролога-гепатолога
- специализированное ультразвуковое исследование (динамическая эхо-холедохография)
- предметное обследование
- комплексное лечение
- дальнейшее длительное наблюдение
Истории лечения
История №1
Пациентка Т., 42 года, обратилась в Клинику ЭКСПЕРТ к врачу гастроэнтерологу с жалобами на снижение аппетита, тошноту, горечь во рту, тяжесть и боль в правом подреберье после еды.
Из анамнеза заболевания известно, что после родов 15 лет назад прибавила в массе тела 23 кг, питается нерегулярно, любит сладкое и жирное. В течение 3-х лет последних лет принимает гормональные контрацептивы. Из анамнеза жизни удалось выяснить, что мама и бабушка пациентки страдают желчнокаменной болезнью (ЖКБ). Обе были прооперированы.
При осмотре пациентки обращало на себя внимание ожирение 2 степени, неинтенсивные боли при пальпации правого подреберья, обложенность языка. В процессе консультации было проведено УЗИ органов брюшной полости, где было установлено наличие одиночного облаковидного образования, занимающего 1/3 объема желчного пузыря с уплотнением его
Обзор »Почечнокаменная болезнь» Урологическое отделение »Медицинский колледж» Университет Флориды
Почечнокаменная болезнь поражает примерно одного из каждых 500 человек в Соединенных Штатах каждый год. В течение жизни это заболевание разовьется у 1 из 8 мужчин (пик заболеваемости 40–60 лет) и каждой 16 женщин (пик заболеваемости 20–50 лет).
Почти 2 миллиарда долларов было потрачено в 2000 году на лечение и уход за пациентами с каменной болезнью, и эти расходы, похоже, ежегодно растут.Почечнокаменная болезнь (камни в почках) в два раза чаще встречается на юго-востоке США, поскольку более теплый климат, вероятно, приводит к усилению потоотделения, потере жидкости без чувствительности и снижению диуреза. Терапевтические и хирургические варианты улучшили способность урологов лечить боль и острые проявления этого заболевания, но для многих людей профилактика имеет решающее значение, поскольку болезнь длится всю жизнь и часто рецидивирует. Один из первых шагов по предотвращению образования камней — это знать, какой тип камня образуется, поскольку в моче человека можно найти много типов минералов.
Поскольку большинство кристаллов в моче содержат кальций, неудивительно, что 65-70% камней в почках имеют кальций. Общепринятым распределением кальциевых камней является оксалат кальция (35-70% в форме моногидрата или дигидрата), фосфат кальция (5-20% в форме апатита или брушита) или их смесь (10-30%). . Камни из чистой мочевой кислоты составляют около 10% всех камней, в то время как струвитные камни (также известные как «инфекционные камни»), состоящие из кристаллов фосфата магния и аммония, составляют около 15%.Цистинурия, генетическое заболевание, является редкой (2%), но важной причиной нефролитиаза. Помимо знания типа камня у пациента, важно понимать факторы риска почечнокаменной болезни, поскольку они неоднократно доказывали, что они увеличивают частоту рецидивов в будущем.
Как образуются камни в почках?
- Кристаллы можно найти в моче почти всех людей. Считается, что эти кристаллы являются нормальной реакцией организма на избавление от излишков пищевых минералов и сохранение воды.Вместо того, чтобы безвредно выводиться из организма, кристаллы мочи камнеобразователей зарождаются (растут) и собираются (прилипают) в почках, что приводит к каскаду событий, которые приводят к образованию камней. Точные биологические механизмы остаются неясными, но один из способов предотвратить образование кристаллов в моче — уменьшить количество кислоты, кальция и оксалата в моче ИЛИ увеличить количество цитрата и магния.
Как предотвратить рецидив камней в почках?
- Самый лучший проверенный метод предотвращения образования камней — это увеличить количество выделяемой мочи.Благодаря простому процессу разбавления мочи кристаллы не могут собираться в почках и выходить с мочой без образования камня. Поскольку у многих камнеобразователей есть «метаболические» факторы риска образования камней в почках (см. Раздел II), поговорите со своим урологом о получении метаболического профиля, чтобы лучше понять причину вашего камнеобразования, в частности, если у вас было более двух или трех случаев. камни в вашей жизни.
Начало страницы
Факторы риска каменной болезни
Факторы риска каменной болезни обычно делятся на недиетические, диетические и мочевые.
Факторы риска, не связанные с диетой
- Пациенты с членами семьи, образующими камни, имеют в 2,5 раза больший риск развития камней, чем пациенты без членов семьи, образующих камни. Несмотря на годы исследований, генетические причины каменной болезни все еще неизвестны, и, безусловно, в этой области необходимы дополнительные исследования. Ряд заболеваний тесно связан с почечнокаменной болезнью. Любой тип хронического состояния диареи (например, болезнь Крона, желудочный анастомоз, воспалительное заболевание кишечника), первичный гиперпаратиреоз, ожирение, подагра и даже диабет связаны с повышенным риском почечнокаменной болезни.Поэтому, помимо здоровья почек, важно, чтобы камнеобразователи строго контролировали свой диабет, функцию кишечника и свою талию. В противном случае контролировать мочекаменную болезнь может оказаться довольно сложно.
Факторы риска, связанные с питанием
- Состав мочи зависит от объема потребляемой пищи, диеты и регуляции метаболитов в почках. Диетические факторы риска включают пищу с высоким содержанием животного белка, оксалатов, и соли .Низкое потребление кальция и низкий объем мочи также являются другими диетическими причинами каменной болезни. Следовательно, если не указано иное, всем пациентам с почечнокаменной болезнью следует ограничить свой ежедневный животный белок (в частности, красное мясо) до менее 10-12 унций / день и снизить потребление соли (натрия) до менее 3000 мг / день, если не <2400 мг / день. Они должны получать где-то между 1000-1500 мг пищевого кальция (молоко, сыр, йогурт, мороженое и т. Д.) И должны стараться вырабатывать более 2 литров мочи в день.Овощи и фрукты, особенно фрукты или фруктовые соки с высоким содержанием цитрусовых, должны быть регулярной частью сбалансированной диеты.
Факторы риска мочеиспускания
- Примерно 97% пациентов с камнями в почках будут иметь один или несколько идентифицируемых факторов риска мочекаменной болезни , наблюдаемых во время «метаболического профиля» или 24-часового химического анализа мочи. Это включает высокий уровень кальция в моче (гиперкальциурия), высокий уровень оксалата (гипероксалурия), высокий уровень мочевой кислоты (гиперурикозурия), низкий уровень цитрата мочи (гипоцитритурия) и / или инфекции мочевыводящих путей.Поговорите со своим урологом о получении профиля метаболизма, чтобы лучше понять причину каменной болезни, особенно если в вашей жизни было более 2 или 3 камней.
Начало страницы
Диагностика
Диагноз почечного камня, особенно при остром отхождении камня, может быть почти полностью основан на истории события . Врач будет уделять особое внимание клиническим признакам пациента, результатам физикального обследования, семейным расстройствам, а также наличию или отсутствию предшествующих почечных камней.Анализ мочи , сделанный в отделении неотложной помощи или вашим врачом, многократно выявляет кровь (гематурия) или лейкоциты (пиурия) в моче. Посев мочи обычно делается для исключения посевом мочи. Помимо клеток, наличие кристаллов в моче ( кристаллурия ) может позволить предположительно идентифицировать тип камня. В идеале пациенты должны процеживать мочу до тех пор, пока камень не будет выведен, чтобы получить кристаллографический анализ камня . Анализ камня на его минеральный состав помогает урологу понять ваш будущий риск образования камней и определить диетические ограничения и привычки.
Радиологические исследования имеют важное значение для оценки камней в почках, поскольку размер, расположение, плотность и степень гидронефроза камня (дублирование мочи) играют решающую роль в том, как лечить и лечить почечный камень. Неконтрастная спиральная компьютерная томография (компьютерная томография или компьютерная томография) брюшной полости и таза — это предпочтительное исследование для диагностики камней в почках и мочеточниках, позволяющее с высокой степенью достоверности выявлять камни любого типа.На простой рентгенограмме брюшной полости могут быть обнаружены радиоактивные камни (80% всех камней), содержащие кальций, струвит или цистин, но могут отсутствовать рентгенопрозрачные камни мочевой кислоты. Ультразвук полезен для выявления гидронефроза, но имеет низкую чувствительность для обнаружения камней. Внутривенная урограмма, хотя и информативна для анатомических деталей и обструкции, технически сложна, требует контрастной нагрузки и по существу заменена компьютерной томографией в большинстве современных практик.
Начало страницы
Признаки и симптомы
Камни в почках проявляются по-разному.Наиболее классическое проявление — s evere, сильная боль . Боль обычно возникает внезапно, хотя у некоторых людей она может усиливаться в течение нескольких часов до пика. Оно может быть постоянным или прерывистым (колики) и часто сопровождается тошнотой и рвотой. В зависимости от расположения камня, проходящего через мочеточник, боль обычно начинается в области бока или спины и медленно распространяется вниз к паховой связке, мочевому пузырю, уретре или яичку / половому члену.Когда камни присутствуют в части мочеточника внутри стенки мочевого пузыря, они могут вызывать симптомы со стороны мочевого пузыря или мочеиспускания, такие как болезненное мочеиспускание и частое мочеиспускание. Связанные с этим тошнота и рвота могут способствовать развитию обезвоживания, и большинство пациентов описывают боль как самую сильную, которую они когда-либо испытывали. У многих пациентов будет кровь в моче ( гематурия, ), либо макроскопическая (видимая), либо микроскопическая. Обычно это результат местной травмы камнем, поскольку он проходит по слизистой оболочке почки, мочеточника и мочевого пузыря.Поскольку камень является инородным телом, он обеспечивает идеальный очаг для жизни бактерий, а инфекции мочевыводящих путей часто связаны с камнями в почках. Если инфекция сопровождается обструкцией или частичной непроходимостью почки или мочеточника, требуется экстренная декомпрессия почки. В противном случае инфекция может распространиться на почки или кровоток (уросепсис). Непроходимость почечной лоханки или мочеточника часто связана с отхождением камня, и нелеченная непроходимость, даже если она частичная, может привести к необратимой потере функции почек, особенно если длится более 4-6 недель.Не все камни в почках вызывают боль, и многие камни обнаруживаются «случайно» (в поисках чего-то другого) во время рентгена брюшной полости или таза. Иногда микроскопическая гематурия может быть единственным проявлением каменной болезни.
Начало страницы
Причины, симптомы, лечение и профилактика камней в почках
Почки удаляют отходы и жидкость из крови для образования мочи. Иногда, когда у вас слишком много определенных отходов и недостаточно жидкости в крови, эти отходы могут накапливаться и слипаться в ваших почках.Эти скопления отходов называются почечными камнями.
Каковы причины и факторы риска образования камней в почках?
Каждый может получить камень в почках, но у одних людей они выше, чем у других. У мужчин камни в почках возникают чаще, чем у женщин. Камни в почках также чаще встречаются у неиспаноязычных белых людей, чем у людей других национальностей. У вас также может быть больше шансов получить камни в почках, если:
- У вас уже были камни в почках.
- У кого-то из членов вашей семьи были камни в почках.
- Недостаточно воды.
- Вы соблюдаете диету с высоким содержанием белка, натрия и / или сахара.
- У вас избыточный вес или ожирение.
- Вы перенесли операцию обходного желудочного анастомоза или другую операцию на кишечнике.
- У вас поликистоз почек или другое кистозное заболевание почек.
- У вас определенное состояние, при котором в моче содержится высокий уровень цистина, оксалата, мочевой кислоты или кальция.
- У вас заболевание, вызывающее отек или раздражение кишечника или суставов.
- Вы принимаете определенные лекарства, например диуретики (водные таблетки) или антациды на основе кальция.
Вернуться к началу
Каковы симптомы камней в почках?
Если у вас очень маленький камень в почках, который легко перемещается по мочевыводящим путям, у вас может не быть никаких симптомов, и вы можете никогда не узнать, что у вас камень в почках.
Если у вас более крупный камень в почках, вы можете заметить любой из следующих симптомов:
Если у вас наблюдаются какие-либо из этих симптомов, обратитесь к своему врачу.
Вернуться к началу
Как лечить камни в почках?
Лечение камня в почках зависит от размера камня, от того, из чего он сделан, вызывает ли он боль и блокирует ли мочевыводящие пути. Чтобы ответить на эти вопросы и подобрать для вас подходящее лечение, врач может попросить вас сделать анализ мочи, крови, рентген и / или компьютерную томографию. При компьютерной томографии иногда используется контрастный краситель. Если у вас когда-либо были проблемы с контрастным красителем, обязательно сообщите об этом своему врачу до того, как сделаете компьютерную томографию.
Если результаты анализа показывают, что камень в почках небольшой, врач может посоветовать вам принять обезболивающее и выпить много жидкости, чтобы протолкнуть камень через мочевыводящие пути. Если камень в почках большой или блокирует мочевыводящие пути, может потребоваться дополнительное лечение.
Один из вариантов лечения — ударно-волновая литотрипсия. В этой процедуре используются ударные волны, чтобы разбить камни в почках на мелкие кусочки. После лечения маленькие кусочки почечного камня пройдут через мочевыводящие пути и выйдут из организма с мочой.Это лечение обычно занимает от 45 минут до одного часа и может проводиться под общим наркозом, что означает, что вы будете спать и не будете чувствовать боли.
Другой вариант лечения — уретероскопия. Это лечение также проводится под общим наркозом. Врач использует длинный инструмент в форме трубки, чтобы найти и удалить камень или найти и разбить камень на мелкие кусочки. Если камень небольшой, врач может удалить его. Если он большой, его, возможно, придется разбить на части. В этом случае будет использован лазер, чтобы разбить камень на части, достаточно маленькие, чтобы пройти через мочевыводящие пути.
В редких случаях для удаления камня в почках требуется операция, называемая чрескожной нефролитотомией. Во время операции вам прямо в почку вставят трубку для удаления камня. Вам нужно будет провести в больнице два-три дня, чтобы пройти курс лечения и выздороветь.
СКАЧАТЬ РУКОВОДСТВО ПО ОБСУЖДЕНИЮ ДОКТОРА
Поговорите со своим врачом сегодня о профилактике и лечении заболеваний почек
Вернуться к началу
Как предотвратить образование камней в почках?
Лучший способ предотвратить большинство камней в почках — это пить достаточное количество жидкости каждый день.Большинство людей должны выпивать от восьми до 12 чашек жидкости в день. Если у вас заболевание почек и вам необходимо ограничить потребление жидкости, спросите своего врача, сколько жидкости вам нужно пить каждый день. Ограничение потребления натрия и животного белка (мяса, яиц) в рационе также может помочь предотвратить образование камней в почках. Если ваш врач сможет выяснить, из чего состоит ваш камень в почках, он или она сможет дать вам конкретные рекомендации по диете, которые помогут предотвратить образование камней в почках в будущем.
Если у вас есть заболевание, повышающее вероятность образования камней в почках, ваш врач может посоветовать вам принять лекарство для лечения этого состояния.
Никогда не начинайте и не прекращайте лечение или диету, не посоветовавшись предварительно с врачом!
Вернуться к началу
Виды камней в почках
- Кальциевые камни являются наиболее распространенным типом камней в почках. Обычно они состоят из кальция и оксалата (природного химического вещества, содержащегося в большинстве продуктов), но иногда из кальция и фосфата.
- Камни из мочевой кислоты образуются, когда ваша моча часто бывает слишком кислой. Мочевая кислота может образовывать камни сама по себе или с кальцием.
- Струвитные камни могут образоваться при определенных типах инфекций мочевыводящих путей, при которых бактерии производят аммиак, который накапливается в моче. Камни струвита состоят из магния, аммония и фосфата.
- Цистиновые камни состоят из химического вещества, вырабатываемого вашим организмом естественным путем, под названием цистин. Цистиновые камни очень редки и встречаются у людей с генетическим заболеванием, которое вызывает утечку цистина из почек в мочу.
Камни в почках могут быть размером с песчинку или крупнее, а иногда и больше, чем жемчуг.Они могут оставаться в ваших почках или перемещаться по мочеточникам (трубкам, идущим от почек к мочевому пузырю) и выводиться из организма с мочой. Когда камень в почках проходит через мочеточники и выходит из уретры с мочой, это называется прохождением камня в почках. Камень в почках также может застрять в мочевыводящих путях и препятствовать прохождению мочи. Когда у вас выходит камень в почках или большой камень в почках блокирует отток мочи, это может быть очень болезненным.
Вернуться к началу
Каменная болезнь
Каменная болезнь
Каменная болезнь, также известная как мочекаменная болезнь, представляет собой образование твердого вещества (почечный камень) в мочевыводящих путях (почках, мочевом пузыре и / или мочевыводящих путях).Это обычная проблема, и заболеваемость увеличивается, риск развития камней в течение жизни составляет около 10-15%. Камни, как правило, больше поражают кавказцев и азиатов и реже встречаются в афро-карибских популяциях. К сожалению, у большинства людей основная причина не обнаружена, хотя часто виноваты современные диеты и образ жизни, а обезвоживание является основным фактором, способствующим этому. Реже используются термины для камней:
.
Нефролитиаз относится к наличию таких камней в почках.
Уретеролитиаз означает наличие таких камней в мочеточнике (трубках, по которым моча поступает из почек в мочевой пузырь).
Цистолитиаз относится к наличию таких камней в мочевом пузыре
Что такое камень?
Камень образуется, когда вещество (часто оксалат) насыщается в моче и, следовательно, образует твердые кристаллы. Эти кристаллы могут слипаться, образуя камень. Если они очень крошечные, они могут выпасть без каких-либо проблем, но если они вырастут (обычно до размера более 2-3 мм, они часто вызывают боль, если проходят по мочеточнику (трубка от почки к мочевому пузырю), и могут застрять.
Какие симптомы?
Камни могут сидеть в почках без каких-либо симптомов или могут вызывать ворчащую боль в области поясницы (стороны между нижними ребрами и тазом, а также нижняя часть спины). Когда камни застревают в мочеточнике (трубке, по которой моча от почки к мочевому пузырю), они могут вызвать сильную боль, которая может начинаться в области льва, перемещаться по паху и распространяться в яички или промежность (область между ними). ваши ноги и между вашими гениталиями и задним проходом).Когда камни близки к мочевому пузырю, они также могут вызывать более частое мочеиспускание. Часто они могут вызвать небольшое кровотечение с мочой. Если у вас инфекция мочи, это может вызвать повышение температуры. Если у вас камень в почках и высокая температура, вам следует срочно обратиться к врачу, так как вам может потребоваться неотложная помощь.
Как они диагностируются?
Ваш уролог тщательно изучит ваш анамнез, посмотрев на текущий эпизод и любые предыдущие проблемы, включая семейный анамнез.Самый эффективный метод диагностики камней в почках — это компьютерная томография, хотя мониторинг камней обычно проводится с помощью рентгена или ультразвука. Вам также понадобятся анализы мочи и крови.
Как с ними обращаются?
Лечение будет зависеть от ряда факторов, таких как размер камня, расположение, симптомы, наличие лихорадки, результаты анализов мочи и крови, а также выбор пациента.
В основных камнях можно лечить:
Лечение будет зависеть от ряда факторов, таких как размер камня, расположение, симптомы, наличие лихорадки, результаты анализов мочи и крови, а также выбор пациента.
В основном камни можно лечить:
Наблюдение — Маленькие камни часто проходят без лечения, и если симптомы поддаются лечению, часто безопаснее оставить их на срок до 2 недель. Ваш уролог может назначить вам лекарство, которое поможет вывести камень (камни).
Ударно-волновая литотрипсия (M1400) — Процедура работает как ультразвук и использует ударные волны для разрушения камней в почках на мелкие, похожие на песок частицы, которые затем могут выйти из организма через мочу.В этой процедуре ударные волны вводятся извне, что делает ее полностью неинвазивной.
Уретероскопия и лазерная фрагментация камня (M0190) — Это процедура, при которой тонкий телескоп (полужесткий или гибкий) вводится через мочевой пузырь (через уретру (водный канал) и вверх по мочеточнику к почке. выполняется под общей анестезией. Как только камень обнаружен, используется лазер для его фрагментации и испарения на мелкие кусочки и пыль.Эта «минимально инвазивная» процедура (т. Е. Использует естественное отверстие и не требует разреза) часто включает установку мочеточникового стента (проволочная сетка или пластиковая трубка, чтобы канал оставался открытым) на короткое время после этого; Для удаления стента потребуется дополнительная процедура ( Мочеточниковые стенты M2930 ), обычно под местной анестезией.
Чрескожная нефролитотомия (M0940) используется для более крупных камней в почках, которые обычно не подходят для литотрипсии или уретероскопии.Телескоп вводится через спину под рентгеновским контролем с целью удаления больших объемов камня. Он проводится под общим наркозом и обычно требует 2-4 дней пребывания в больнице.
Как предотвратить камни?
После того, как ваш камень (камни) вылечили, можно будет сказать вам, какой тип камней у вас, а затем дать подробные и конкретные рекомендации по питанию, чтобы попытаться предотвратить рецидив. К сожалению, если у вас есть камни, у вас действительно высока вероятность рецидива (50% через 5 лет).Ваш уролог изучит любые специфические факторы в вашей крови и моче, которые могут потребовать коррекции, чтобы предотвратить образование камней в будущем. Это может потребовать изменения диетических факторов и увеличения объема выпиваемой за день жидкости. Большинству людей, образующих камни, следует стремиться выделять 2–2,5 литра мочи в день — это может потребовать значительного увеличения количества потребляемой жидкости. Ваш уролог поможет вам в этом.
Загрузить эту страницу:
Каменная болезнь
Инновационные методы лечения
Наша группа специалистов по лечению камнями использует неинвазивные радиологические методы визуализации, такие как ультразвук и компьютерная томография, для выявления и количественной оценки количества камней.Мы используем самые современные методы лечения, включая удаление камней без разреза и минимально инвазивные подходы с использованием эндоскопических или чрескожных методов для разрушения и извлечения камней. Некоторые камни можно лечить неинвазивным медицинским вмешательством.
Наша цель — предоставить наиболее безопасное и эффективное лечение. Если требуется операция, приоритет отдается выполнению самых современных процедур, которые минимально инвазивны для пациента и предлагают оптимальный результат.
Перспективное мышление
Исследовательская группа Йельского камня, представляющая собой междисциплинарное сотрудничество между урологами, неотложной медициной, биостатистикой и радиологией, возглавляет усилия по более эффективному ведению пациентов с болью в боку, выявлению пациентов, которым требуется визуализация и в снижении радиационного облучения пациентов с камнями в почках, которым часто проводят многократные, а иногда и высокие дозы компьютерной томографии. Благодаря внедрению уникального показателя STONE Score, Йельский университет смог отфильтровать пациентов на КТ-сканирование с ультрамалыми дозами, которые обеспечивают почти такой же диагноз, что и пациенты, получившие стандартное сканирование.
Наша многопрофильная команда состоит из урологов, нефрологов и диетологов, которые работают с нашими пациентами, чтобы помочь уменьшить образование камней в почках в будущем. Фактически, если у кого-то образовался камень в почках, вероятность того, что в течение следующих десяти лет разовьется другой, возрастает до 50-50. Мы стремимся работать с пациентами, чтобы сделать эту вероятность более благоприятной для пациента.
О камнях в почках
Камни в почках — это отложения минеральных и кислотных солей, образующиеся в почках, которые могут вызывать значительную боль и непроходимость, поскольку камни переходят из почки в мочеточник на пути к мочевому пузырю.Камни в почках могут быть связаны с проблемами почек, инфекциями и могут нарушить функцию почек. Считается, что камни в почках являются продуктом диеты с высоким содержанием соли и обработанных пищевых продуктов, но они также связаны с определенными медицинскими факторами, которые подвергают некоторых пациентов более высокому риску образования камней.
В рамках нашей лечебной программы мы проводим всесторонний медицинский осмотр, чтобы определить факторы риска развития камней в почках у пациента в будущем, а также проанализировать изменения в диете и лекарствах, чтобы предотвратить или уменьшить частоту рецидивов.
Камни в почках: MedlinePlus Genetics
Генетические изменения могут увеличить риск развития камней в почках, часто действуя в сочетании с различными факторами окружающей среды и образом жизни. Большинство генов, участвующих в этом состоянии, важны для передачи химических сигналов от внешних клеток внутрь клеток или для транспортировки материалов внутрь и из клеток. Эти процессы помогают регулировать уровни различных материалов в клетках, включая минералы и соединения, из которых состоят камни в почках.Изменения в этих генах могут изменять уровни этих материалов в клетках, что приводит к дисбалансу минералов и соединений в моче. В результате увеличивается вероятность камнеобразования.
Ключевым фактором, способствующим развитию камней в почках, является недостаток воды в организме (обезвоживание). Когда человек обезвожен, он выделяет меньше воды с мочой, поэтому моча становится концентрированной с минералами и соединениями, которые могут группироваться с образованием камней. Употребление определенных продуктов, таких как животные белки или продукты с высоким содержанием натрия, может увеличить вероятность развития камней.Дефицит кальция в диете может повысить уровень других веществ, вызывающих образование камней у людей, у которых в анамнезе были камни в почках. Кроме того, у людей, принимающих определенные лекарства, такие как диуретики, которые помогают выводить воду и соль из организма через мочу, или антациды кальция, которые лечат расстройство желудка путем нейтрализации желудочных кислот, более вероятно развитие камней в почках.
В большинстве случаев камни в почках возникают без каких-либо других проблем со здоровьем. Однако у некоторых людей камни в почках появляются как часть другого заболевания.Около половины людей, у которых развиваются кальциевые камни, имеют высокий уровень кальция в моче (гиперкальциурия). Гиперкальциурия часто носит семейный характер. Некоторые другие состояния здоровья, повышающие риск образования камней в почках, включают ожирение, диабет 2 типа, воспалительные заболевания кишечника (аномальное воспаление стенок кишечника), подагру (аномальное воспаление суставов, вызванное высоким уровнем мочевой кислоты в крови), гиперпаратиреоз. (повышенная активность паращитовидных желез), почечный канальцевый ацидоз (дисфункция почек, приводящая к слишком большому количеству кислоты в крови) и рецидивирующие инфекции мочевыводящих путей.
Нефролитиаз: основы практики, история, анатомия
[Рекомендации] Тюрк С., Нейсиус А., Петрик А., Зейтц С., Сколарикос А., Томас К. Рекомендации по мочекаменной болезни. Европейская ассоциация урологов. Доступно на http://uroweb.org/guideline/urolithiasis/. 2018; Доступ: 13 января 2020 г.
Scales CD Jr, Smith AC, Hanley JM, Saigal CS, Urologic Diseases in America Project. Распространенность камней в почках в США. Евро Урол .2012 июл.62 (1): 160-5. [Медлайн]. [Полный текст].
Ziemba JB, Matlaga BR. Эпидемиология и экономика нефролитиаза. Исследование Clin Urol . 2017 Сентябрь 58 (5): 299-306. [Медлайн]. [Полный текст].
Сайгал С.С., Джойс Дж., Тимилсина А.Р., Проект «Урологические болезни в Америке». Прямые и косвенные издержки нефролитиаза у занятого населения: возможность лечения ?. Почки Инт . 2005 Октябрь 68 (4): 1808-14.[Медлайн].
Эван А. П., Коу Флорида, Лингеман Дж. Э., Шао Й., Соммер А. Дж., Бледсо С. Б. и др. Механизм образования почечных камней оксалата кальция человека на бляшке Рэндалла. Анат Рек (Хобокен) . 2007 Октябрь 290 (10): 1315-23. [Медлайн].
Чандхок ПС. Оценка рецидивирующего камнеобразователя. Урол Клин Норт Ам . 2007 августа 34 (3): 315-22. [Медлайн].
Borghi L, Schianchi T, Meschi T, Guerra A, Allegri F, Maggiore U и др.Сравнение двух диет для профилактики рецидивов камней при идиопатической гиперкальциурии. N Engl J Med . 2002, 10 января. 346 (2): 77-84. [Медлайн].
Руссинко П.Дж., Агарвал С., Чой М.Дж., Келти П.Дж. Обструктивная нефропатия, вызванная сульфасалазиновыми камнями. Урология . 2003 Октябрь 62 (4): 748. [Медлайн].
Thomas A, Woodard C, Rovner ES, Wein AJ. Урологические осложнения неурологических препаратов. Урол Клин Норт Ам .2003 Февраль 30 (1): 123-31. [Медлайн].
Уилан С, Шварц Б.Ф. Двусторонние гвайфенезиновые камни мочеточника. Урология . 2004, январь, 63 (1): 175-6. [Медлайн].
Wang S, Huang X, Xu Q, Xu T. Прогресс исследований механизмов нефролитиаза, связанного с цефтриаксоном. Мини Рев Мед Хим . 2017. 17 (17): 1584-1587. [Медлайн].
Tasian GE, Jemielita T, Goldfarb DS, Copelovitch L, Gerber JS, Wu Q, et al.Воздействие пероральных антибиотиков и почечно-каменная болезнь. Дж. Ам Соц Нефрол . 10 мая 2018 г. [Полный текст].
Sayer JA. Прогресс в понимании генетики кальцийсодержащего нефролитиаза. Дж. Ам Соц Нефрол . 2017 28 марта (3): 748-759. [Медлайн].
Daga A, Majmundar AJ, Braun DA, Gee HY, Lawson JA и др. Секвенирование всего экзома часто позволяет выявить моногенную причину раннего нефролитиаза и нефрокальциноза. Почки Инт . 2017 8 сентября [Medline].
van der Wijst J, van Goor MK, Schreuder MF, Hoenderop JG. TRPV5 в работе с кальцием в почечных канальцах и его потенциальное значение при нефролитиазе. Почки Инт . 2019 декабрь 96 (6): 1283-1291. [Медлайн].
Pearle MS, Calhoun EA, Curhan GC. Проект «Урологические болезни в Америке»: мочекаменная болезнь. Дж Урол . 2005 Март 173 (3): 848-57. [Медлайн].
Worcester EM, Coe FL.Нефролитиаз. Prim Care . 2008 июн. 35 (2): 369-91, vii. [Медлайн]. [Полный текст].
Tasian GE, Ross ME, Song L, Sas DJ, Keren R, Denburg MR, et al. Ежегодная заболеваемость нефролитиазом среди детей и взрослых в Южной Каролине с 1997 по 2012 год. Clin J Am Soc Nephrol . 2016 7 марта. 11 (3): 488-96. [Медлайн].
Тасиан Г.Е., Копелович Л. Оценка и лечение камней в почках у детей. Дж Урол .2014 ноябрь 192 (5): 1329-36. [Медлайн].
Мур С.Л., Боманн С., Дэниэлс Б., Льюти С., Молинаро А., Сингх Д. и др. Вывод и проверка правила клинического прогнозирования неосложненного камня мочеточника — шкала STONE: ретроспективные и проспективные наблюдательные когортные исследования. BMJ . 2014 26 марта. 348: g2191. [Медлайн]. [Полный текст].
Borrero E, Queral LA. Симптоматическая аневризма брюшной аорты, ошибочно диагностированная как нефроуретеролитиаз. Анн Васк Сург . 1988 г., 2 (2): 145-9. [Медлайн].
Lindqvist K, Hellström M, Holmberg G, Peeker R, Grenabo L. Немедленное и отложенное радиологическое исследование после острой почечной колики: проспективное рандомизированное исследование. Сканд Дж Урол Нефрол . 2006. 40 (2): 119-24. [Медлайн].
Бове П., Каплан Д., Далримпл Н., Розенфилд А.Т., Верга М., Андерсон К. и др. Пересмотр значения тестирования гематурии у пациентов с острой болью в боку. Дж Урол . 1999 сентябрь 162 (3, часть 1): 685-7. [Медлайн].
Press SM, Smith AD. Частота отрицательной гематурии у пациентов с острым литиазом мочевыводящих путей, обращающихся в отделение неотложной помощи с болью в боку. Урология . 1995 Май. 45 (5): 753-7. [Медлайн].
Dundee P, Bouchier-Hayes D, Haxhimolla H, Dowling R, Costello A. Камни почечного тракта: сравнение размера камня на простой рентгенографии и неконтрастной спиральной компьютерной томографии. Дж Эндоурол .2006 20 декабря (12): 1005-9. [Медлайн].
Джекман С.В., Поттер С.Р., Риган Ф., Джарретт Т.В. Обычная рентгенография брюшной полости в сравнении с компьютерной томографией: чувствительность к локализации камня после неулучшенной спиральной компьютерной томографии. Дж Урол . 2000 августа 164 (2): 308-10. [Медлайн].
Pais VM Jr, Payton AL, LaGrange CA. Мочекаменная болезнь при беременности. Урол Клин Норт Ам . 2007 Февраль 34 (1): 43-52. [Медлайн].
Джиндал Г., Рамчандани П.Острая боль в боку вследствие мочекаменной болезни: рентгенологическое обследование и альтернативные диагнозы. Радиол Клин Норт Ам . 2007 май. 45 (3): 395-410, vii. [Медлайн].
Миддлтон В.Д., Доддс В.Дж., Лоусон Т.Л., Фоли В.Д. Почечные камни: чувствительность для обнаружения с помощью УЗИ. Радиология . 1988 апр. 167 (1): 239-44. [Медлайн].
Цауни В., Мултеску Р., Джеавлет П., Джеавлет Б. [Важность ультразвуковой допплеровской оценки мочеточников у пациентов с обструктивным литиазом верхних мочевых путей]. Хирургия (Букур) . 2008 ноябрь-декабрь. 103 (6): 665-8. [Медлайн].
Merten GJ, Burgess WP, Gray LV, Holleman JH, Roush TS, Kowalchuk GJ, et al. Профилактика контраст-индуцированной нефропатии с помощью бикарбоната натрия: рандомизированное контролируемое исследование. ЯМА . 2004 г. 19 мая. 291 (19): 2328-34. [Медлайн].
Gdor Y, Faddegon S, Krambeck AE, et al. Многоинституциональная оценка уретероскопической лазерной папиллотомии при хронической боли в боку, связанной с сосочковыми кальцификациями. Дж Урол . 2011 январь 185 (1): 192-7. [Медлайн].
Невилл А., Хатем СФ. Медуллярная карцинома почки: неожиданный диагноз на протоколе КТ по поводу камней. Emerg Radiol . 2007 сентября, 14 (4): 245-7. [Медлайн].
Dusseault BN, Croce KJ, Pais VM Jr. Радиографические характеристики сульфадиазиновой мочекаменной болезни. Урология . 2009 апр. 73 (4): 928.e5-6. [Медлайн].
Кишор Т.А., Педро Р.Н., Хинк Б., Монга М.Оценка размера дистальных камней мочеточника: неконтрастная компьютерная томография по сравнению с фактическим размером. Урология . 2008 Октябрь 72 (4): 761-4. [Медлайн].
Нарепалем Н., Сундарам С.П., Бориди И.К., Ян Й., Хайкен Дж.П., Клейман Р.В. Сравнение спиральной компьютерной томографии и простой рентгенографии для оценки размера мочевых камней. Дж Урол . 2002 Март 167 (3): 1235-8. [Медлайн].
Katz DS, Lane MJ, Sommer FG. Неулучшенная спиральная компьютерная томография камней мочеточника: частота ассоциированных изменений мочевыводящих путей. AJR Ам Дж. Рентгенол . 1996 июн. 166 (6): 1319-22. [Медлайн].
Smith RC, Verga M, Dalrymple N, McCarthy S, Rosenfield AT. Острая обструкция мочеточника: значение вторичных признаков спиральной КТ без усиления. AJR Ам Дж. Рентгенол . 1996 Ноябрь 167 (5): 1109-13. [Медлайн].
Smergel E, Greenberg SB, Crisci KL, Salwen JK. КТ урограммы у детей с камнями мочеточника: работают ли критерии для взрослых ?. Педиатр Радиол .2001 31 октября (10): 720-3. [Медлайн].
[Рекомендации] Coursey CA, Casalino DD, Remer EM, Arellano RS, Bishoff JT, Dighe M, et al. Критерии соответствия ACR® — острая боль в боку — подозрение на каменную болезнь. Ультразвук Q . 2012 Сентябрь, 28 (3): 227-33. [Медлайн]. [Полный текст].
Суда М., Ваннинен Р., Партанен К., Хейно А., Вайнио П., Ала-Опас М. МР-урография в оценке острой боли в боку: Т2-взвешенные последовательности и трехмерная вспышка с усилением гадолиния по сравнению с урографией.Быстрый снимок под малым углом. AJR Ам Дж. Рентгенол . 2001, январь 176 (1): 105-12. [Медлайн].
[Рекомендации] Assimos DG, Krambeck A, Miller NL, et al. Хирургическое лечение камней: рекомендации Американской урологической ассоциации / эндоурологического общества. Американская урологическая ассоциация. Доступно на https://www.auanet.org/education/guidelines/surgical-management-of-stones.cfm. 2016; Доступ: 14 января 2020 г.
Мариаппан П., Лунг CW. Посев мочи в среднем потоке и тест на чувствительность — плохой предиктор инфицированной мочи проксимальнее закупоривающего камня мочеточника или инфицированных камней: проспективное клиническое исследование. Дж Урол . 2004 июн 171 (6, часть 1): 2142-5. [Медлайн].
St Lezin M, Hofmann R, Stoller ML. Пионефроз: диагностика и лечение. Бр. Дж. Урол . 1992 Октябрь 70 (4): 360-3. [Медлайн].
Джеффри Р. Б., Laing FC, Wing VW, Ходдик В. Чувствительность сонографии при пионефрозе: переоценка. AJR Ам Дж. Рентгенол . 1985, январь, 144 (1): 71-3. [Медлайн].
Schneider K, Helmig FJ, Eife R, Belohradsky BH, Kohn MM, Devens K, et al.Пионефроз в детстве — достаточно ли УЗИ для диагностики ?. Педиатр Радиол . 1989. 19 (5): 302-7. [Медлайн].
Фульц П.Дж., Хэмптон В.Р., Тоттерман С.М. Компьютерная томография пионефроза. Визуализация брюшной полости . 1993. 18 (1): 82-7. [Медлайн].
Wu TT, Lee YH, Tzeng WS, Chen WC, Yu CC, Huang JK. Роль С-реактивного белка и скорости оседания эритроцитов в диагностике инфицированного гидронефроза и пионефроза. Дж Урол . 1994 июл.152 (1): 26-8. [Медлайн].
Wen CC, Nakada SY. Выбор лечения и результаты: почечные камни. Урол Клин Норт Ам . 2007 августа 34 (3): 409-19. [Медлайн].
Патан С.А., Митра Б., Стрейни Л.Д., Афзал М.С., Анджум С., Шукла Д. и др. Обеспечение безопасного и эффективного обезболивания для лечения почечной колики в отделении неотложной помощи: двойное слепое многогрупповое рандомизированное контролируемое исследование. Ланцет .2016 14 мая. 387 (10032): 1999-2007. [Медлайн].
Холдгейт А., Поллок Т. Нестероидные противовоспалительные препараты (НПВП) по сравнению с опиоидами при острой почечной колике. Кокрановская база данных Syst Rev . 2005 18 апреля. CD004137. [Медлайн].
Холлингсворт Дж. М., Каналес Б. К., Роджерс М. А., Сукумар С., Ян П., Кунц Г. М. и др. Альфа-адреноблокаторы для лечения камней мочеточника: систематический обзор и метаанализ. BMJ . 2016 г., 1. 355: i6112.[Медлайн]. [Полный текст].
Labrecque M, Dostaler LP, Rousselle R, Nguyen T, Poirier S. Эффективность нестероидных противовоспалительных препаратов при лечении острой почечной колики. Метаанализ. Арк Интерн Мед. . 1994, 27 июня. 154 (12): 1381-7. [Медлайн].
Ларкин Г.Л., Павлин В.Ф. 4-й, Перл С.М., Блэр Г.А., Д’Амико Ф. Эффективность кеторолака трометамина по сравнению с меперидином при лечении острой почечной колики при ЭД. Am J Emerg Med .1999 17 января (1): 6-10. [Медлайн].
Купер JT, Стек GM, Купер ТП. Интенсивное лечение камней в мочеточнике. Урология . 2000, 1. 56 (4): 575-8. [Медлайн].
Dellabella M, Milanese G, Muzzonigro G. Эффективность тамсулозина при лечении юкставезикальных камней мочеточника. Дж Урол . 2003 декабрь 170 (6, часть 1): 2202-5. [Медлайн].
Dellabella M, Milanese G, Muzzonigro G.Рандомизированное исследование эффективности тамсулозина, нифедипина и флороглюцина в лечебной экспульсивной терапии дистальных камней мочеточника. Дж Урол . 2005 Июль 174 (1): 167-72. [Медлайн].
Porpiglia F, Ghignone G, Fiori C, Fontana D, Scarpa RM. Нифедипин в сравнении с тамсулозином в лечении камней нижних отделов мочеточника. Дж Урол . 2004 Август 172 (2): 568-71. [Медлайн].
Кюпели Б., Иркилата Л., Гурочак С., Тунч Л., Кирач М., Караоглан У. и др.Увеличивает ли тамсулозин выведение камней из нижнего отдела мочеточника с ударно-волновой литотрипсией или без нее? Урология . 2004 декабрь 64 (6): 1111-5. [Медлайн].
Porpiglia F, Destefanis P, Fiori C, Fontana D. Эффективность нифедипина и дефлазакорта в лечении камней в дистальном отделе мочеточника. Урология . 2000 Октябрь 1. 56 (4): 579-82. [Медлайн].
Porpiglia F, Destefanis P, Fiori C, Scarpa RM, Fontana D. Роль дополнительной медицинской терапии нифедипином и дефлазакортом после экстракорпоральной ударно-волновой литотрипсии камней мочеточника. Урология . 2002 июн. 59 (6): 835-8. [Медлайн].
Йилмаз Э., Батислам Э., Басар М.М., Туглу Д., Ферхат М., Басар Х. Сравнение и эффективность 3 различных альфа-адреноблокаторов при камнях дистального отдела мочеточника. Дж Урол . 2005 июн. 173 (6): 2010-2. [Медлайн].
Hollingsworth JM, Rogers MA, Kaufman SR, Bradford TJ, Saint S, Wei JT, et al. Медикаментозная терапия для облегчения отхождения мочевых камней: метаанализ. Ланцет .2006 сентября 30. 368 (9542): 1171-9. [Медлайн].
[Рекомендации] Тюрк С., Нолл Т., Зейтц С., Сколарикос А., Чаппл С., МакКлинтон С. и др. Лечебная экспульсивная терапия уретеролитиаза: Рекомендации ЕАУ 2016 г. Eur Urol . 2017 Апрель 71 (4): 504-507. [Медлайн].
Сингх А., Альтер Х. Дж., Литтлпейдж А. Систематический обзор медицинской терапии для облегчения прохождения камней в мочеточнике. Энн Эмерг Мед . 2007 ноябрь 50 (5): 552-63.[Медлайн].
Пляж MA, Mauro LS. Фармакологическое изгнание камней мочеточника. Энн Фармакотер . 2006 июль-авг. 40 (7-8): 1361-8. [Медлайн].
Ферре Р.М., Василевски Ю.Н., Строут ТД, Перрон А.Д. Тамсулозин при камнях мочеточника в отделении неотложной помощи: рандомизированное контролируемое исследование. Энн Эмерг Мед . 2009 Сентябрь 54 (3): 432-9, 439.e1-2. [Медлайн].
Пикард Р., Старр К., МакЛеннан Г., Лам Т., Томас Р., Берр Дж. И др.Медикаментозная экспульсивная терапия у взрослых с мочеточниковой коликой: многоцентровое рандомизированное плацебо-контролируемое исследование. Ланцет . 2015 25 июля. 386 (9991): 341-9. [Медлайн]. [Полный текст].
Мельцер А.С., Берроуз П.К., Вольфсон А.Б., Холландер Дж. Э., Курц М., Киркали З. и др. Влияние тамсулозина на прохождение симптоматических камней мочеточника: рандомизированное клиническое испытание. JAMA Intern Med . 18 июня 2018 г. [Medline]. [Полный текст].
Springhart WP, Marguet CG, Sur RL, Norris RD, Delvecchio FC, Young MD, et al.Принудительная или минимальная внутривенная гидратация при лечении острой почечной колики: рандомизированное исследование. Дж Эндоурол . 2006 20 октября (10): 713-6. [Медлайн].
[Рекомендации] Премингер Г.М., Ассимос Д.Г., Лингеман Дж.Э., Накада С.И., Перл М.С., Вольф Дж. С. мл. Глава 1: Руководство AUA по лечению оленьих камней: рекомендации по диагностике и лечению. Дж Урол . 2005 июн. 173 (6): 1991-2000. [Медлайн].
Ramakumar S, Segura JW.Почечные камни. Чрескожное ведение. Урол Клин Норт Ам . 2000, 27 ноября (4): 617-22. [Медлайн].
Мэлони М.Э., Маргет К.Г., Чжоу Ю., Канг Д.Э., Сунг Дж. К., Спрингхарт В.П. и др. Постепенное увеличение мощности литотриптера способствует лучшему измельчению камней in vivo. Дж Эндоурол . 2006 Сентябрь 20 (9): 603-6. [Медлайн].
Демирчи Д., Софикерим М., Ялчин Э, Экмекчиоглу О, Гюльмез И., Карачагил М. Сравнение традиционной и пошаговой ударно-волновой литотрипсии при лечении мочевых камней. Дж Эндоурол . 2007 21 декабря (12): 1407-10. [Медлайн].
Pareek G, Hedican SP, Lee FT Jr, Nakada SY. Успех ударно-волновой литотрипсии определяется расстоянием от кожи до камня на компьютерной томографии. Урология . 2005 ноябрь 66 (5): 941-4. [Медлайн].
Fankhauser CD, Kranzbühler B, Poyet C, Hermanns T, Sulser T., Steurer J. Долгосрочные неблагоприятные эффекты экстракорпоральной ударно-волновой литотрипсии при нефролитиазе и уретеролитиазе: систематический обзор. Урология . 2015 май. 85 (5): 991-1006. [Медлайн].
Олт А. Неудача экстракорпоральной ударно-волновой литотрипсии. Медицинские новости Medscape. Доступно на http://www.medscape.com/viewarticle/845931. 4 июня 2015 г .; Дата обращения: 26 сентября 2015 г.
Song T, Liao B, Zheng S, Wei Q. Мета-анализ послеоперационного стентирования или отсутствия у пациентов, перенесших уретероскопическую литотрипсию. Урол Рес . 2012 Февраль 40 (1): 67-77. [Медлайн].
Афане Дж. С., Олвени Е. О., Берковски Е., Сундарам С. П., Данн М. Д., Шалхав А. Л. и др. Гибкие уретероскопы: одноцентровая оценка долговечности и функции новых эндоскопов меньше 9Fr. Дж Урол . 2000 Октябрь 164 (4): 1164-8. [Медлайн].
Ho CC, Hee TG, Hong GE, Singam P, Bahadzor B, Md Zainuddin Z. Результаты и безопасность ретроградной внутрипочечной хирургии почечных камней размером менее 2 см. Нефроурол Мон .2012 Весна. 4 (2): 454-7. [Медлайн].
Wen J, Xu G, Du C, Wang B. Минимально инвазивная чрескожная нефролитотомия в сравнении с эндоскопической комбинированной внутрипочечной хирургией с гибким уретероскопом для частичных конкрементов оленьего рога: рандомизированное контролируемое исследование. Int J Surg . 2016 28 апреля: 22-7. [Медлайн].
Ruhayel Y, Tepeler A, Dabestani S, MacLennan S, Petřík A, Sarica K, et al. Размеры трактов в миниатюрной чрескожной нефролитотомии: систематический обзор Европейской ассоциации урологов. Евро Урол . 2017 Август 72 (2): 220-235. [Медлайн].
Dede O, Sancaktutar AA, Dağguli M, Utangaç M, Baş O, Penbegul N. Ультраминиатюрная чрескожная нефролитотомия при детском нефролитиазе: низкое давление и высокая эффективность. Дж. Педиатр Урол . 2015 28 апреля. [Medline].
Khalaf I, Salih E, El-Mallah E, Farghal S, Abdel-Raouf A. Результат открытой хирургии почечных камней требует ограничения ее использования: Опыт одного учреждения.Африканский журнал урологии. Доступно по адресу http://www.sciencedirect.com/science/article/pii/S1110570413000386. Июнь 2013; Доступ: 14 января 2020 г.
Assimos DG. Анатрофическая нефролитотомия. Урология . 2001 Январь 57 (1): 161-5. [Медлайн].
Ganpule AP, Prashant J, Desai MR. Лапароскопическая и роботизированная хирургия в лечении мочекаменной болезни. Араб Дж Урол . 2012 марта 10 (1): 32-9. [Медлайн].
Giedelman C, Arriaga J, Carmona O, de Andrade R, Banda E, Lopez R, et al.Лапароскопическая анатрофическая нефролитотомия: развитие техники в эпоху малоинвазивной хирургии. Дж Эндоурол . 2012 май. 26 (5): 444-50. [Медлайн].
King SA, Klaassen Z, Madi R. Роботизированная анатрофическая нефролитотомия: описание техники и первые результаты. Дж Эндоурол . 2014 28 марта (3): 325-9. [Медлайн].
Ghani KR, Rogers CG, Sood A, Kumar R, Ehlert M, Jeong W и др. Роботизированная анатрофическая нефролитотомия с гипотермией почек для лечения оленьих камней. Дж Эндоурол . 2013 27 ноября (11): 1393-8. [Медлайн].
Somani BK, Dellis A, Liatsikos E, Skolarikos A. Обзор диагностики и лечения мочекаменной болезни во время беременности: практическое руководство ESUT для урологов. Мир Дж Урол . 2017 г., 35 (11): 1637-1649. [Медлайн].
Wang Z, Xu L, Su Z, Yao C, Chen Z. Инвазивное лечение проксимальных камней мочеточника во время беременности. Урология . 2014 6 февраля [Medline].
Kingo PS, Ryhammer AM, Fuglsig S. Клинический опыт лечения камней в мочевом пузыре со швейцарским мастером по литокласту. Дж Эндоурол . 2014 28 октября (10): 1178-82. [Медлайн].
Chew BH, Arsovska O, Lange D, Wright JE, Beiko DT, Ghiculete D, et al. Канадское исследование StoneBreaker: рандомизированное многоцентровое исследование, сравнивающее LMA StoneBreaker ™ и Swiss LithoClast® во время чрескожной нефролитотрипсии. Дж Эндоурол .2011 25 сентября (9): 1415-9. [Медлайн].
Эль-Гамаль О., Эль-Бендари М., Рагаб М., Рашид М. Роль комбинированного использования цитрата калия и тамсулозина в лечении мочевой кислоты в дистальных отделах мочеточника. Урол Рес . 2012 июн. 40 (3): 219-24. [Медлайн].
[Рекомендации] Премингер Г.М., Тизелиус Х.Г., Ассимос Д.Г., Алкен П., Бак С., Галуччи М. и др. Руководство 2007 г. по лечению камней мочеточника. Дж Урол . 2007 декабрь178 (6): 2418-34. [Медлайн]. [Полный текст].
Гибкая нефроскопия при ЧНЛ — «благоприятный» выбор. Медицинские новости Medscape. 21 января 2013 г. Доступно по адресу http://www.medscape.com/viewarticle/777933. Доступ: 6 февраля 2013 г.
Gücük A, Kemahli E, Uyetürk U, Tuygun C, Yildiz M, Metin A. Рутинная гибкая нефроскопия для чрескожной нефролитотомии почечных камней с низкой плотностью: проспективное рандомизированное исследование. Дж Урол .2013 9 января. [Medline].
Симфоруш Н., Радфар М.Х., Нурализаде А., Табиби А., Басири А., Мохсен Зиаи С.А. и др. Лапароскопическая анатрофическая нефролитотомия для лечения почечных камней оленьего рога. J Laparoendosc Adv Surg Tech A . 2013 апр. 23 (4): 306-10. [Медлайн].
эль-Нахас А.Р., Эраки I, Шокейр А.А., Шома А.М., эль-Ассми А.М., эль-Табей Н.А. и др. Факторы, влияющие на частоту отсутствия камней и осложнения чрескожной нефролитотомии для лечения оленьего рога. Урология . 2012 июн.79 (6): 1236-41. [Медлайн].
Ван CJ, Хуанг SW, Chang CH. Рандомизированное исследование NTrap при камнях проксимального отдела мочеточника. Урология . 2011 Март 77 (3): 553-7. [Медлайн].
Aboumarzouk OM, Kata SG, Keeley FX, McClinton S, Nabi G. Экстракорпоральная ударно-волновая литотрипсия (ESWL) в сравнении с уретероскопическим лечением камней в мочеточнике. Кокрановская база данных Syst Rev . 2012 16 мая. 5: CD006029. [Медлайн].
Ngai HY, Salih HQ, Albeer A, Aghaways I., Buchholz N. Двойное стентирование мочеточника во время беременности: опыт одного центра из Ирака. Араб Дж Урол . 2013 июн.11 (2): 148-51. [Медлайн].
Урология | Типы камней в почках и мочеточнике
Есть четыре основных
типы камней в почках и мочеточниках
— кальций, мочевая кислота, струвит и цистин.
Кальциевые камни
Кальциевые камни являются наиболее распространенным типом камней в почках.Они состоят из соединений кальция, включая оксалат кальция и фосфат кальция. Высокий уровень кальция и оксалатов в организме увеличивает риск развития кальциевых камней. Есть некоторые заболевания, которые могут привести к высокому уровню кальция, включая гиперпаратиреоз.
Камни мочевой кислоты
Мочевая кислота — это отходы жизнедеятельности, которые обычно выводятся из организма с мочой. У некоторых людей происходит накопление мочевой кислоты, что может привести к образованию камней в почках из мочевой кислоты.Есть несколько факторов, которые могут увеличить риск возникновения этого типа почечных камней, в том числе:
- Низкий диурез
- Заболевания, такие как подагра и болезнь Крона.
- Повышенное потребление алкоголя
- Диета с высоким содержанием животного белка, такого как мясо, яйца и рыба.
Струвитовые камни
Струвитные камни иногда называют инфекционными камнями, потому что они могут возникать при инфекциях мочевыводящих путей (ИМП).Если струвитные камни большие, их также называют оленьими рогами. Эти камни требуют лечения, потому что они могут вызвать серьезные осложнения. Лечение может включать антибиотики и удаление камней. Хотя большинство камней чаще встречается у мужчин, чем у женщин, струвитные камни чаще встречаются у женщин с инфекциями мочевыводящих путей.
Цистиновые камни
Этот тип почечных камней состоит из химического цистина. Существует заболевание, называемое цистинурией, при котором в моче выделяется слишком много цистина.Люди с семейным анамнезом цистинурии имеют больший риск получить цистиновые камни.
В чем разница между камнями в почках и камнями мочеточника?
Камни в почках — это скопление веществ в моче. Вещества, из которых состоят камни, различаются для разных типов камней и даже могут различаться в пределах одного и того же типа.
Большинство камней мочеточника — это камни в почках, которые переместились из почки в мочеточник. Состав и тип камня не меняются, меняется только местоположение.Как правило, камни в почках не вызывают симптомов, но когда камни начинают перемещаться в мочеточник и препятствовать оттоку мочи,
симптомы
начинать.
Узнать больше о камнях в почках
.

