Врожденная краснуха — причины, симптомы, диагностика и лечение
Врожденная краснуха – вирусное заболевание, передающееся от инфицированной матери ребенку во внутриутробном периоде. Заражение женщины происходит во время беременности либо до нее. Болезнь проявляется множественными внутренними пороками и дефектами развития плода, преимущественно поражением органов зрения и слуха, а также сердечно-сосудистой и нервной системы. В большинстве случаев проявляется с первых дней жизни, но возможно и более позднее обнаружение симптомов. Диагностируется с момента рождения специальными лабораторными тестами и клинически (по вышеуказанной симптоматике). Специфическое лечение отсутствует, применяется интерферон и симптоматическая терапия.
Общие сведения
Врожденная краснуха – контагиозное заболевание. Это означает, что ребенок, которому педиатр поставил такой диагноз, может передавать вирус окружающим. Болезнь получила свое название в 1740 году по одному из распространенных симптомов – тромбоцитопенической пурпуре. Первым врачом, описавшим заболевание, был Ф. Хофман. Однако прошло более двухсот лет, прежде чем врожденная краснуха стала вызывать серьезные опасения, поскольку именно во второй половине ХХ века был выявлен возбудитель инфекции. Вместе с этим была обнаружена связь между заболеванием женщины во время беременности и патологиями новорожденного.
Болезнь получила свое название в 1740 году по одному из распространенных симптомов – тромбоцитопенической пурпуре. Первым врачом, описавшим заболевание, был Ф. Хофман. Однако прошло более двухсот лет, прежде чем врожденная краснуха стала вызывать серьезные опасения, поскольку именно во второй половине ХХ века был выявлен возбудитель инфекции. Вместе с этим была обнаружена связь между заболеванием женщины во время беременности и патологиями новорожденного.
Из других особенностей следует отметить высокое распространение инфекции в странах с умеренным климатом и сезонность. Пик заболеваемости приходится на весну и осень. Крупные эпидемии случаются раз в 6-9 лет, причем среди непривитого населения частота заболеваемости выше. По этой причине педиатрия – первая и самая важная клиническая дисциплина в вопросах профилактики врожденной краснухи. Именно в первые годы жизни дети получают вакцину против краснухи, что и позволяет избежать заражения во взрослом возрасте, в частности, во время беременности у женщин.
Статистика показывает, что врожденная краснуха составляет до 10% среди всех врожденных патологий. При заражении женщины и плода в первые недели беременности самопроизвольный аборт случается в 40% случаев. В 75% случаев отмечаются множественные поражения органов (два и более дефекта). Последние статистические данные свидетельствуют о том, что заболеваемость неуклонно возрастает.
Врожденная краснуха
Причины врожденной краснухи
Единственной причиной инфекции является вирус краснухи, выделенный американскими учеными в 1961 году. Это РНК-вирус, относится к семейству тогавирусов. Заражение происходит во внутриутробном периоде, когда возбудитель от инфицированной матери проходит через сосуды плаценты, попадая в кровь плода. Риск заражения зависит от того, когда именно заболела будущая мать. Если женщина переносит инфекцию в первом триместре беременности, то в 60-90% случаев у ребенка будет диагностирована врожденная краснуха. Во втором триместре риск уменьшается до 10-20% случаев. К концу беременности риск заражения плода снова повышается из-за ослабления плацентарного барьера. Большей опасности подвержены женщины, не вакцинированные ранее.
К концу беременности риск заражения плода снова повышается из-за ослабления плацентарного барьера. Большей опасности подвержены женщины, не вакцинированные ранее.
Проходя через сосуды плаценты, возбудитель врожденной краснухи попадает в кровь плода, где оказывает тератогенное действие. Он воздействует непосредственно на генетический аппарат клетки (хромосомы), замедляя рост и развитие органов, с чем и связаны множественные пороки развития. Попутно вирус разрушает мелкие сосуды плаценты, что приводит к ухудшению плацентарного кровотока. Отсутствие должного питания и хроническая гипоксия плода также способствуют замедлению развития ребенка. В хрусталике глаза и улитке внутреннего уха вирус оказывает непосредственное цитодекструктивное действие, то есть разрушает клетки. Чем раньше произошло заражение, тем более серьезными будут симптомы врожденной краснухи, поскольку именно на первых неделях беременности происходит закладка основных систем: сначала органов зрения, затем – органов слуха, сердечно-сосудистой и нервной системы и т. д.
д.
Симптомы врожденной краснухи
Еще в 1942 году Н. Грегг выделил три основных признака врожденной краснухи: поражение органов зрения (чаще всего врожденная катаракта), глухота и пороки сердца. Симптоматика обычно наблюдается сразу после рождения ребенка, реже врожденная краснуха проявляет себя через несколько лет. Речь идет об отставании в умственном развитии. Выраженность клинических проявлений зависит от срока беременности, на котором произошло заражение. Поэтому на практике не всегда имеет место классическая триада симптомов Н. Грегга, а если они и представлены в совокупности, то нарушения могут быть не настолько грубыми.
Среди врожденных пороков сердца часто встречается поражение клапана аорты, стеноз аорты, дефекты межпредсердной и межжелудочковой перегородки. Это вызывает серьезную недостаточность кровообращения, из-за чего все внутренние органы оказываются недоразвиты в той или иной степени. Поражение нервной системы может проявляться микроцефалией, гидроцефалией, встречаются случаи менингоэнцефалита, параличей и судорог, нарушений сознания./pregnant-woman-applying-cream-on-tummy-670895593-5b5cfa2146e0fb00252d514b.jpg) Катаракта, глаукома, микроофтальмия наиболее вероятны, когда заражение происходит на первых неделях беременности. Также часто выявляются пороки развития скелета, такие как остеопороз, дисплазия тазобедренных суставов, синдактилия. Реже встречаются пороки развития мочеполовой и пищеварительной систем.
Катаракта, глаукома, микроофтальмия наиболее вероятны, когда заражение происходит на первых неделях беременности. Также часто выявляются пороки развития скелета, такие как остеопороз, дисплазия тазобедренных суставов, синдактилия. Реже встречаются пороки развития мочеполовой и пищеварительной систем.
К основным симптомам врожденной краснухи относится также тромбоцитопеническая пурпура, причина которой – сосудистые нарушения и изменения в крови больного ребенка. Визуально пурпура выглядит, как ярко-красная сыпь по всему телу малыша. Как правило, сыпь проходит без лечения через пару недель после рождения. Неспецифическим симптомом является длительная желтуха новорожденного, связанная с недостаточным развитием внутренних органов и неспособностью утилизировать избыточный билирубин в крови, как это происходит в норме. Внешне новорожденный обычно выглядит слегка заторможенным. В первую очередь это обусловлено поражением зрительного и слухового аппарата, но здесь играют роль и неврологические нарушения.
Исход заболевания напрямую зависит от его тяжести. В тяжелых случаях продолжительность жизни больных детей составляет несколько лет. К смертельному исходу приводят, как правило, пороки сердца и сосудов (стеноз аорты и легочной артерии, открытый артериальный проток), микроцефалия, гидроцефалия, менингоэнфефалиты, гепатит, заболевания костей, тяжелая тромбоцитопения, присоединение различных инфекций вследствие низкого иммунитета и др. Врожденная краснуха считается полностью излеченной, когда вирус перестает обнаруживаться в крови. После заболевания формируется стойкий иммунитет.
Диагностика врожденной краснухи
Первый этап – ранняя пренатальная диагностика, то есть выявление заболевания у беременной женщины. Этим занимаются инфекционист и акушер-гинеколог, наблюдающий женщину на протяжении беременности. Когда диагноз подтвержден, можно оценить вероятность развития врожденной краснухи у ребенка. Будущая мать имеет возможность принять осознанное решение о вынашивании ребенка либо искусственном прерывании беременности с учетом всех медицинских показаний. Риск развития болезни у ребенка зависит от срока беременности и достигает 60-90% в первом триместре.
Риск развития болезни у ребенка зависит от срока беременности и достигает 60-90% в первом триместре.
После родов врожденная краснуха предварительно диагностируется клинически, то есть по основным симптомам. Врачи обращают внимание на одновременное поражение органов зрения и слуха. Во-первых, в процессе физикального осмотра неонатолог обнаружит, что ребенок не реагирует на яркий свет в родовом зале и не поворачивает голову в сторону источника звука. Также сразу можно заподозрить и пороки сердца. Иногда внешне отмечаются неврологические признаки: нарушения мышечного тонуса, микроцефалия, гидроцефалия, симптомы менингизма и др. Ярко-красная сыпь заметна с первых дней жизни.
Врожденная краснуха подтверждается лабораторными тестами. Диагноз считается достоверным после обнаружения специфических IgM-антител в жидкостях организма: моче, крови, спинномозговой жидкости. Чаще всего проводят анализ мочи и мазка из носоглотки. Выявить антитела позволяет ИФА-диагностика. Лабораторные исследования помогают отличить врожденную краснуху от многих заболеваний с похожей симптоматикой, таких как цитомегаловирусная инфекция, токсоплазмоз, вирус Эпштейна-Барр и некоторых других.
Лабораторные исследования помогают отличить врожденную краснуху от многих заболеваний с похожей симптоматикой, таких как цитомегаловирусная инфекция, токсоплазмоз, вирус Эпштейна-Барр и некоторых других.
Для диагностики пороков сердца проводят ЭКГ и ЭхоКГ, нарушения слуха и зрения уточняют и подтверждают узкие специалисты – офтальмолог и оториноларинолог. Обязательно наблюдение у детского невролога с самого рождения. Даже если с первых дней жизни не обнаружено неврологических нарушений, они очень часто проявляются позже, даже через несколько лет. Тогда же к терапии может подключиться психиатр, поскольку отставание в умственном развитии неизбежно — от легких когнитивных расстройств до олигофрении разной степени тяжести.
Лечение врожденной краснухи
Терапия проводится исключительно в условиях стационара. Поскольку врожденная краснуха имеет вирусную природу, в лечении задействованы препараты, повышающие противовирусный иммунитет, а именно – интерферон.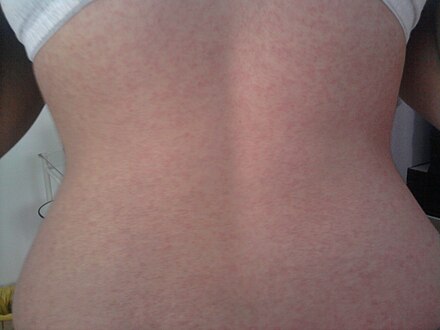 Все остальное – борьба с симптомами заболевания.
Все остальное – борьба с симптомами заболевания.
Реабилитационные меры направлены на компенсацию или устранение сопутствующих заболеваний внутренних органов. Пороки сердца чаще всего операбельны и корректируются. Нарушения слуха и зрения устраняются настолько, насколько это возможно. Внутриутробное поражение головного мозга не поддается лечению, врач может лишь корректировать внутричерепное давление, судороги, если они имеются, но полное излечение невозможно. Перечисленные меры могут значительно повысить качество жизни больного ребенка. Одновременно проводится и социальная адаптация, поскольку перенесенная врожденная краснуха делает ребенка инвалидом, а также влияет на его умственное развитие.
Прогноз и профилактика врожденной краснухи
Прогноз полностью зависит от степени тяжести заболевания, которая определяется сроком инфицирования плода и имеющейся симптоматикой. В тяжелых случаях продолжительность жизни составляет несколько лет. Если органы зрения и слуха мало пострадали, в дальнейшем врожденная краснуха будет проявляться только отставанием в развитии и неврологическими нарушениями.
Профилактика тесно связана с ранней диагностикой краснухи у беременной женщины. В первом триместре рекомендуется прервать беременность в связи с высоким риском инфицирования плода и наиболее тяжелыми клиническими проявлениями в случае заражения. Смертность среди таких детей остается высокой. Еще одним эффективным способом профилактики врожденной краснухи является вакцинация. У детей она проводится в первые годы жизни. Вакцинация против краснухи является обязательной в Национальном календаре прививок. Взрослым, особенно женщинам репродуктивного возраста, повторная иммунизация рекомендована каждые 10 лет.
симптомы, лечение, профилактика краснухи, прививка
Среди вирусных заболеваний особое место занимают так называемые «детские инфекции». В эту группу входят корь, коклюш, свинка, аденовирусная инфекция, скарлатина, ветряная оспа, но самой распространенной является краснуха. Молодые родители должны знать, как проявляется болезнь, какое лечение необходимо малышу. Своевременное выявление недуга и правильный уход за больным ребенком позволят предотвратить развитие серьезных последствий.
Своевременное выявление недуга и правильный уход за больным ребенком позволят предотвратить развитие серьезных последствий.
Краснуха у детей: способы заражения
Возбудителем краснухи является вирус. Заболевание чаще поражает детей в возрасте 2–9 лет. Если быстро принять необходимые меры и применить правильное лечение, ребенок перенесет недуг очень легко. Опасна болезнь для взрослых людей, особенно беременных женщин.
Основные симптомы краснухи у детей — характерная сыпь и температура.
Вирус краснухи может проникнуть в организм несколькими способами:
- Воздушно-капельный. Это самый распространенный вариант заражения. Ребенку достаточно в течение некоторого времени находиться рядом с носителем вируса. Заболевание передается при тесном общении, чихании, плаче, кашле. Возбудитель болезни со слюной зараженного попадает в воздух, а затем перемещается в организм здорового ребенка.
- Контактно-бытовой. У многих детей есть привычка знакомиться с миром через тактильные ощущения.
 Заразиться краснухой можно при контакте с одеждой, посудой, игрушками носителя вируса. Чаще всего это происходит в детском саду или начальной школе. Очень важно соблюдать правила личной гигиены, так как источником инфекции могут стать даже грязные руки.
Заразиться краснухой можно при контакте с одеждой, посудой, игрушками носителя вируса. Чаще всего это происходит в детском саду или начальной школе. Очень важно соблюдать правила личной гигиены, так как источником инфекции могут стать даже грязные руки. - Заражение краснухой на этапе внутриутробного развития происходит через плаценту. Если беременная женщина страдает от недуга на раннем сроке, это опасно выкидышем, мертворождением, пороками развития плода. Прогрессирование болезни на поздних сроках приводит к тому, что малыш появляется на свет уже с вирусной инфекцией.
Важно знать, как проявляется краснуха у детей, чтобы своевременно провести курс терапии. В первую очередь ребенка рекомендуется полностью изолировать от контактов с другими детьми, прекратить посещение детского сада, школы. Инкубационный период вируса может длиться до 21 дня. После полного выздоровления у больного вырабатывается стойкий иммунитет, и повторное заражение краснухой маловероятно.
Симптомы детской краснухи на ранней стадии
Ответ на вопрос, как выглядит заболевший этим недугом малыш, во многом зависит от стадии развития заболевания. В период инкубации вируса никаких тревожных признаков не появляется. Особо чувствительные дети могут жаловаться на легкую слабость, становятся более капризными, много спят. Чтобы обнаружить краснуху в инкубационном периоде, внимательно изучите лимфатические узлы малыша. Они немного увеличиваются в размерах, появляется небольшое уплотнение. Особенно заметен этот признак на лимфоузлах за ушами, в затылочной области.
Симптомы краснухи в продромальный период:
- слабость и головная боль;
- отсутствие аппетита;
- ломота в суставах и мышцах;
- заложенность носа, неприятные ощущения в горле.
Продромальный период бывает не у всех зараженных, длится совсем недолго – от нескольких часов до нескольких дней. На этом этапе краснуху можно легко спутать с обычной простудой.
Однако через некоторое время проявляется основная симптоматика недуга:
- кратковременные приступы сухого кашля;
- выделение слезной жидкости, конъюктивит;
- отек слизистой носа;
- температура 38 °С, которая не спадает в течение нескольких дней
Также можно заметить, что у ребенка уплотняются лимфоузлы на затылке, становятся неподвижными и болезненными.
Высыпания при краснухе
После проявления всех вышеперечисленных симптомов начинается период высыпаний. Этот признак очень наглядный, и чаще всего именно по нему диагностируется краснуха у детей. Сначала мелкая красная сыпь локализуется на лице, голове и шее. Пятнышки небольшие, около 2–5 мм в диаметре, расположены отдельно друг от друга. Высыпания сигнализируют о том, что вирус оказывает токсическое воздействие на подкожные капилляры.
В течение нескольких часов сыпь распространяется по всему телу больного, не задевая только ступни и ладони. Спустя 2–3 дня пятна преобразуются в узелки, начинают бледнеть, пока полностью не исчезнут. Краснуха не оставляет каких-либо рубцов или пигментированных участков на кожном покрове.
Спустя 2–3 дня пятна преобразуются в узелки, начинают бледнеть, пока полностью не исчезнут. Краснуха не оставляет каких-либо рубцов или пигментированных участков на кожном покрове.
Период высыпаний длится не больше недели. После этого недуг отступает, исчезает неприятная симптоматика, лимфоузлы возвращаются к нормальным размерам и плотности.
Диагностика и лечение заболевания
При обнаружении первых признаков краснухи у ребенка нужно обратиться к врачу. Специалист проведет первичную диагностику и при необходимости назначит лабораторное исследование мочи и крови. Чем ярче выражена симптоматика, тем проще выявить недуг. Высыпания на коже могут появляться при кори, мононуклеозе, аденовирусной инфекции и пр. Для эффективной терапии очень важно правильно дифференцировать болезнь.
Даже если у ребенка нет прививки от краснухи, опасаться осложнений от прогрессирования заболевания не нужно. Оно обычно протекает в легкой форме, и пациент не нуждается в госпитализации.
Чтобы облегчить состояние малыша, обязательно придерживайтесь простых рекомендаций медиков:
- Регулярно проветривайте детскую комнату, делайте влажную уборку несколько раз в день.
- Больной должен больше пить, есть часто, но маленькими порциями. В ежедневный рацион питания должны входить полезные продукты, богатые витаминами и микроэлементами.
- В острой фазе заболевания малышу рекомендуется придерживаться постельного режима.
Дополнительно врач назначает прием медикаментов для быстрого устранения неприятной симптоматики. Это могут быть жаропонижающие и антигистаминные средства, витамины, капли в нос или спреи от боли в горле.
Возможные осложнения от краснухи
Заболевание, перенесенное в тяжелой форме, может вызывать осложнения у детей с ослабленным иммунитетом. Развиваются они при добавлении вторичной бактериальной инфекции.
Встречающиеся осложнения:
- ангина;
- бронхит;
- пневмония;
- энцефалит или менингит;
- лимфаденит.

Все эти заболевания опасны для здоровья и даже жизни малыша. Однако осложнения развиваются крайне редко, поэтому заранее паниковать не стоит. Главное, своевременно обращаться к врачу и следовать всем его рекомендациям.
Прививка от краснухи
Прививка содержит клетки живых, но ослабленных микроорганизмов, поэтому делать ее можно только детям старше 1 года. Чаще всего используется трехкомпонентная вакцина, которая защитит одновременно от эпидемического паротита, кори и краснухи. Процедура проводится дважды – первый раз в 1 год, второй – в 6 лет. Однократное введение вакцины не гарантирует полноценную защиту ребенка и выработку иммунитета на вирус краснухи, поэтому ревакцинацию нужно делать обязательно.
Самой надежной мерой профилактики болезни является прививка от краснухи
После процедуры в течение нескольких дней могут проявляться следующие реакции:
- Местная. В области введения вакцины появляется небольшое покраснение.
 Могут немного увеличиться лимфоузлы.
Могут немного увеличиться лимфоузлы. - Общая. Малыш несколько дней после процедуры чувствует небольшую слабость. Редко на один градус поднимается температура.
- У пациентов младшего школьного возраста иногда возникают болезненные ощущения в мускулатуре или суставах.
- Появления аллергической реакции, немногочисленные красные или фиолетовые высыпания.
Все эти проявления исчезнут самостоятельно, без какого-либо дополнительного лечения. Если реакция очень сильная и доставляет дискомфорт, медик рекомендует прием симптоматических препаратов.
Вакцинация от краснухи имеет определенные противопоказания. Такую процедуру не рекомендуется проводить при индивидуальной непереносимости одного из компонентов препарата, иммунодефицитном состоянии, в острой фазе инфекционного заболевания. Если у годовалого малыша проявилась сильная негативная реакция на прививку, от ревакцинации лучше отказаться.
Профилактика краснухи
Основным методом профилактики является вакцинация. Она защитит от заражения вирусом, будет способствовать выработке устойчивого иммунитета. Если ребенок уже заболел, нужно сделать все возможное, чтобы заболевание не распространилось на окружающих.
Она защитит от заражения вирусом, будет способствовать выработке устойчивого иммунитета. Если ребенок уже заболел, нужно сделать все возможное, чтобы заболевание не распространилось на окружающих.
Для этого придерживайтесь рекомендаций медиков:
- Пациент должен быть изолирован от остальных членов семьи в отдельной комнате.
- Тщательно следите за соблюдением гигиены. Ребенка нужно регулярно купать. Это не только разрешено, но и позволит значительно облегчить состояние больного.
- Во время болезни малыш должен пользоваться только своей посудой.
Когда симптомы краснухи начнут исчезать, малыш сможет вернуться к привычной жизни. Чтобы убедиться в отсутствии осложнений, посетите врача для проведения контрольного обследования.
Заботливые родители должны внимательно следить за самочувствием ребенка, чтобы своевременно обнаружить проявления опасных заболеваний. Каждый решает самостоятельно, нужна ли вакцинация. Если ребенок не перенесет краснуху в раннем возрасте, у непривитого пациента сохранится риск заражения во взрослой жизни. В этом случае болезнь будет протекать тяжелее и может привести к развитию осложнений. Особенно опасна эта инфекция во время беременности.
В этом случае болезнь будет протекать тяжелее и может привести к развитию осложнений. Особенно опасна эта инфекция во время беременности.
Также интересно: симптомы и лечение свинки у детей
Краснуха при беременности | EUROLAB
Краснуха — инфекционная болезнь, возбудителем которой является РНК-содержащий вирус, и которая крайне опасна для беременных. Распространяют болезнь зараженные люди. Заразившийся опасен за 7 дней до появления сыпи на коже и на протяжении одной или двух недель от начала болезни (появления первых симптомов).
Влияние на организм
Пути передачи краснухи:
- чихание
- разговор
- кашель
Это значит, что в основном заразиться можно воздушно-капельным путем. Почти все, контактирующие с зараженным и не имеющие иммунитета, заражаются. Если больна беременная женщина, то она передаст вирус по плаценте будущему малышу. Вирус поражает кожные покровы, лимфу и ткань эмбриона.
«Мигрирование» вируса краснухи по организму происходит через кровь, вследствие чего страдают стенки небольших сосудиков, потому и появляется сыпь (следствие мелких кровоизлияний). Что касается лимфоузлов, при краснухе наблюдают их увеличение. Если заболевание протекает в тяжелой форме, происходит поражение нервов. Тогда фиксируют краснушный энцефалит и менингит.
В первые несколько недель от зачатия происходит активное деление клеток эмбриона, закладываются ткани организма и будущие органы. Процесс деления тормозится, как только через плаценту попадает вирус краснухи. Потому дети, пораженные этим возбудителем болезни, рождаются со значительными пороками развития или вовсе не рождаются. Если заболеть на самых ранних сроках, это причинит наибольший вред ребенку.
Симптомы краснухи
Эта болезнь считается детской. Если ребенку не делали прививку, то течение болезни легкое. Впрочем, при отсутствии должного ухода и лечения возможны осложнения, связанные с нервной системой. Но такие осложнения бывают в очень редких случаях, потому что сегодня принято всем делать вакцинацию.
Но такие осложнения бывают в очень редких случаях, потому что сегодня принято всем делать вакцинацию.
Инкубационный период: примерно 2-3 недели. За это время симптомы не проявляются, а потом начинается общее недомогание. Сначала краснуху можно перепутать с ОРВИ, потому что появляются такие начальные симптомы:
- насморк
- кашель
- повышение температуры
- увеличение лимфаузлов
Но также возникает и сыпь. Сначала высыпания локализируются на коже лица. Проходит буквально пару часов, и их уже можно увидеть на верхних конечностях, торсе и даже на ногах. Наибольшее количество высыпаний фиксируют на ягодице, спине и руках.
Сыпь при краснухе — это бледно-розовые или красно-розовые пятна размером от 2 до 4 мм, имеют круглую форму без размытостей. Сыпь исчезает через 1-3 дня, после нее нет рубцевания.
Важный симптом краснухи при беременности и вне ее — лимфаденит, то есть воспалительный процесс в лимфатических узлах. Они увеличиваются в размерах, а при пальпации больная ощущает боль. Лимфоузлы будут такими на протяжении 1-2 недель после сыпи. Но нужно помнить, что при краснухе у беременных сыпи может не быть, а вот увеличение лимфаузлов всегда «на лицо».
Краснуха при беременности может не проявляться лихорадкой. Верхний порог температуры составляет в среднем 38˚ С. Эти отклонения от обычного течения называются атипичным течением. Потому краснуху у беременных могут вовремя не диагностировать.
Диагностика
Подтверждение диагноза краснухи проводится при помощи общего анализа крови. Особенности показателей:
- низкое число нейтрофилов
- низкое количество лейкоцитов
- рост лимфоцитов
- рост моноцитов
Также актуален метод выявления антител к рассматриваемой болезни по иммуноферментному анализу (ИФА). Когда организм инфицируется, начинается продукция IgM, но они очень скоро исчезают. Долговременные защитные силы организма обеспечиваются IgG. При заболевании краснухой IgM можно обнаружить спустя одну или дву недели после сыпи, в крови они присутствуют максимум три месяца. После этого в крови можно найти IgG, которые будут в организме всю последующую жизнь. При планировании беременности или сразу после подтверждения факта зачатия проводят анализ на краснуху (обнаружение иммуноглобулинов M и G).
Профилактика краснухи
Как уже отмечалось выше, все дети подлежат обязательной вакцинации в возрасте 1 года и 6 лет. В 12-13 лет лицам женского пола рекомендована вакцинаций в третий раз, чтобы провести профилактику рассматриваемой болезни к моменту зачатия ребенка.
Иммунитет к краснухе формируется благодаря вакцинации у девяти из 10 детей. Достаточный уровень защиты будет на протяжении 15 лет. Потому, если вы пропустили вакцинацию в возрасте 6 лет для своего ребенка, есть риск, что в 18-20 лет он подхватит болезнь. Очень редко появляется болезнь у тех, кому сделали обе плановые вакцинации в детском возрасте. Но у них течение болезни легкое, а передача плоду в случае беременности не происходит.
Профилактика краснухи у беременных
Как уже отмечалось, планирование беременности включает сдачу крови на анализ, чтобы обнаружить иммуноглобулины G и M к TORCH-инфекциям, которые могут повредить плод. Сюда относятся:
Возможный результат:
- отрицательный
- положительный
- сомнительный
Согласно полученным результатам врач определяет, когда женщине можно беременеть. Женщина будет знать, есть ли у нее стойкий иммунитет к краснухе. Прививаться от этой болезни нужно перед зачатием ребенка, а не после обнаружения беременности. Если во время беременности была сделана вакцинация, делают прерывание.
Если беременная перенесла краснуху, когда от момента зачатия прошло более 16 недель, и врач не обнаружил отклонений в развитии ребенка, то медицинский аборт не делают.
Врожденная краснуха
Эта патология низкая в тех странах, где проводят плановые вакцинации детей (плюс третья вакцинация для девочек). Если беременная заболела краснухой на первой месяце, то вероятность аномалий развития плода составляет 100%. Если болезнь была на 4-8 неделе гестации, то риск развития меньше, но он составляет 40-60%.
Проявления врожденной краснухи:
- катаракта
- глухота
- сердечные пороки (коарктация аорты, тетрада Фалло, стеноз аортального клапана и т. п.)
- поражение кожи и сосудов (не во всех случаях)
- дисплазия органов
- аномалии прикуса
- микроцефалия
- гидроцефалия
Последние из указанных выше признаков возникают, если мать заболела в последние месяцы беременности. Если инфицирование эмбриона произошло, то 4 шанса из 100, что будет аборт или гибель плода в животе матери. Первые проявления врожденной краснухи:
Дети с краснухой, которую они получили от беременной матери, запаздывают в развитии. Часть из них аутичные, умственно отсталые или с другими болезнями нервной системы. Из-за таких последствий важно сделать всё, чтобы не заболеть краснухой при беременности.
Дифференциальная диагностика
Краснуху можно перепутать с другими болезнями, например, аллергическими. Как уже писалось выше, у беременных краснуха протекает стерто, потому точная диагностика очень сложна. Требуется отличие болезни от таких:
При кори температура повышается больше, чем при краснухе. Отличие также в светобоязни, сухом кашле и конъюнктивите, которых при краснухе нет. Что касается скарлатины, у больных всегда болит горло, а язык становится ярким. Сыпь при скарлатине мельче, всего 1-2 мм. Важное отличие инфекционного мононуклеоза в том, что увеличены печень и селезенка. При этой болезни сыпь бывает не всегда, а, если возникает, то может быть самого разного размера и даже разной формы.
Беременность и краснуха — Медицинский портал EUROLAB
-
Возбудитель — вирус краснухи.
-
Риск у беременных — 20% беременных серо-негативны.
-
Путь передачи — воздушно-капельный.
-
Клиника у беременной — легкая вирусная инфекция (сыпь, артралгия, лимфаденопатия).
-
Диагностика — серология (обнаружение IgM или значительное повышение титра IgG).
-
Влияние на плод-риск развития синдрома врожденной краснухи составляет:
-
90% — инфицирование на сроке меньше 11 нед;
-
11% — инфицирование на сроке 13-14 нед;
-
4% — инфицирование на сроке 15-16 нед;
-
0% — инфицирование на сроке больше 17 нед.
-
-
Профилактика — вакцинация детей и серо-негативных женщин (вне беременности).
-
Лечение — специфическое лечение отсутствует.
Краснуха — высококонтагиозное заболевание, обычно наблюдается у детей и подростков. Несмотря на эффективность современных вакцин против краснухи, антитела к вирусу краснухи у 20% женщин детородного возраста отсутствуют. В настоящее время выявлено, что при краснухе возможны как острая, так и хроническая и бессимптомная формы инфекции, что делает ее опасной в плане распространения и инфицирования.
Вирус краснухи — это РНК-содержащий вирус, относящийся к семейству тогавирусов. После проникновения вируса в человеческие клетки происходит его репликация в цитоплазме пораженных клеток. Источником инфекции является больной человек за одну неделю до высыпаний и в течение 1-2 нед от момента появления экзантемы. Кроме носоглоточной слизи, вирус выделяется с калом и мочой, поэтому, кроме воздушно-капельного пути, возможен и контактно-бытовой путь через инфицированные предметы. Особое эпидемиологические значение имеют лица с субклиническим течением инфекции, а также дети с врожденной краснухой (хронические носители).
Особую опасность представляет краснуха для беременных женщин вследствие высокой вероятности возникновения врожденных пороков развития плода. При заражении краснухой вирус размножается в слизистых оболочках дыхательных путей, регионарных лимфатических узлах, затем следует период вирусемии, вирус проявляет тропность к коже, лимфоидной и эмбриональной ткани. Механизм тератогенного действия вируса краснухи до сих пор окончательно не распознан. Проникая к плоду, вирус вызывает нарушение митотической активности эмбриональных тканей и хромосомные изменения. Кроме того, вирус вызывает апоптоз клеток, ингибирует их деление и может нарушать кровоснабжение органов плода, что приводит к отставанию в умственном и физическом развитии, микроцефалии и различным порокам развития.
Инкубационный период при постнатальном заражении краснухой длится от 11 до 24 дней. Выделение вируса из зева начинается через 10- 12 сут после заражения и заканчивается после выработки секреторного IgA (через 3-4 сут после появления симптомов). Вирусемия достигает наивысшего уровня через 10-12 сут после заражения и длиться в общей сложности 5-7 сут. Она заканчивается благодаря запуску различных клеточных иммунных реакций и появлению антител в сыворотке и носоглотке. Таким образом, пациенты заразны приблизительно в течение 7 дней до и примерно 4 дней после появления сыпи. В сыворотке через 2-4 сут с момента появления симптомов выявляют IgM- и IgA-, а затем IgG-антитела. Их уровень максимален в течение первых 2 нед. IgM- и IgA-антитела остаются в организме и выявляются в меньших количествах в течение 4-8 нед после начала симптоматики. Примерно в 3-5% случаев антитела IgM способны долго сохраняться в организме. IgG-антитела остаются в организме пожизненно. Следует иметь в виду, что после периода вирусемии, заканчивающегося вскоре после появления сыпи, наступает второй этап распространения вируса в составе системы мононуклеаров.
Клиника. Примерно у 50% детей краснуха протекает субклинически, в то время как у большинства взрослых появляются более или менее выраженные симптомы. По истечении инкубационного периода (11-21 сут) появляются лихорадка, кашель, конъюнктивит, головная боль, артралгия и миалгия. Типичный ранний симптом — увеличение околозаушных, затылочных и шейных лимфатических узлов. У взрослых в 35% случаев развивается вирусный артрит. Пятнисто-папулезная сыпь появляется сначала на лице, затем на туловище и конечностях. Исчезает сыпь в той же последовательности — сверху вниз. Заболевание обычно не опасно. Длительность заболевания от нескольких суток до 2 нед. Вирус краснухи можно обнаружить в крови, моче, кале и отделяемом из носоглотки. Определяют нарастание титра антител в сыворотке. Главные осложнения — тромбоцитопеническая пурпура у детей (1:3000), менингоэнцефалиты у молодых людей (1:10 000).
После прививки наблюдается ослабленная инфекция с редуцированным размножением вируса, иногда с отеком лимфатических узлов и экзантемой, транзиторной артралгией. Из-за парентерального введения вакцины отсутствует локальная продукция IgA-антител в носоглотке. Прививка, сделанная серонегативным женщинам незадолго перед беременностью или на ранних сроках, примерно в 2% чревата фетальной инфекцией, однако случаев поражения ребенка до сих пор не наблюдали. Реинфекции после прививки относительно часты при контакте с диким штаммом вируса из-за отсутствия локального иммунитета в носоглотке. При реинфекциях наблюдается кратковременное размножение вируса в носоглотке с ограниченной вирусемией или без нее. Реинфекции могут вести к инфицированию плода, однако только в исключительных случаях дело доходит до эмбриопатий.
Течение краснухи у беременных такое же, как вне беременности. Риск самопроизвольного аборта и гибели плода повышается в 2-4 раза. Вирус краснухи проникает через плаценту во время вирусемии у матери. Вирус может инфицировать эпителий хориона, а также эндотелий капилляров плаценты, эндокард плода. Наряду с этим происходит распространение вируса по органам плода, где вирус размножается и персистирует в течение долгого времени. Образование IgM происходит, начиная с 10-13 нед, IgG — с 16 нед, a IgA — с 30 нед гестации. Т-клеточные реакции начинают «работать» с 15-20 нед гестации.
В сыворотке плода, инфицированного вирусом краснухи, начиная с 21-22 нед беременности, IgM-антитела выявляются в 94%. При рождении у 98% всех детей с краснушной эмбриопатией имеются выработанные самостоятельно IgM и материнские IgG-антитела. Образование IgM-антител после рождения продолжается 6- 8 мес, оно совпадает по времени с длительностью выделения вируса в секрете из зева и мочи.
Беременность не влияет отрицательно на течение краснухи. Во время периода вирусемии у матери вирус может инфицировать плаценту с развитием плацентита и трансплацентарно передаваться плоду; увеличивается риск неразвивающейся беременности, внутриутробной смерти плода, самопроизвольных выкидышей, преждевременных родов и мертворождений.
Краснуха во время беременности — Беременность
Краснуха относится к «детским» вирусным инфекциям. При этом, являясь безобидным, по сути, заболеванием, представляет собой особую опасность для беременных, ею заразившихся, поскольку вирус краснухи вызывает серьезные отклонения у плода.
Путь передачи инфекции – воздушно-капельный. Заражение происходит при тесном контакте с больным человеком (разговор, кашель, чихание, уход за инфицированным, нахождение в одном помещении). Скрытый (инкубационный) период длится 2-3 недели. Появлению характерных пятен предшествует повышение температуры тела, озноб, увеличение затылочных и шейных лимфоузлов, суставные боли, боль в горле и т.д. Больной становится заразным за неделю до появления сыпи и остаётся таковым до 10 дней после её исчезновения.
Влияние краснухи на плод
Самым опасным является первый триместр беременности, поскольку в этот период поражение вирусом плода составляет практически 100%. На сроке 3-11 недель страдает головной мозг, 4-7 недель – сердечно-сосудистая система и глаза, 7-11 недель – слуховой аппарат. Чаще всего нарушается работа и анатомическое строение всех этих систем, что ведёт к самопроизвольному выкидышу или является показанием к прерыванию беременности. На сроке свыше 16 недель и до 28-недельного срока беременность также прерывается при подтверждении инфицирования плода и соответствующих нарушений. После 28 недель беременную ставят на учет по группе высокого риска и проводят профилактические мероприятия, направленные на устранение возможной фетоплацентарной недостаточности и угрозы преждевременных родов.
Симптомами перенесенной краснухи у плода служат: нарушение развития скелета, поражение селезенки, печени, головного мозга (менингит, энцефалит), вестибулярного аппарата, «триада Грегга» (катаракта, порок сердца, глухота), отклонения в составе крови (тромбоцитопения, гемолитическая анемия), а также прочие нарушения в работе нервной и мочеполовой систем.
Ваши действия в случае контакта с зараженным краснухой
Если женщина в детстве переболела краснухой, то повторное заражение маловероятно. Однако следует учитывать, что, возможно, за краснуху в прошлом было принято совершенно иное, схожее по симптомам, заболевание. Поэтому, если у вас был контакт с источником инфекции, вам нужно немедленно обратиться к инфекционисту. Врач назначит соответствующие лабораторные исследования, в результате которых будет установлено наличие антител IgM и IgG к краснухе или их отсутствие. Обнаружение противокраснушных антител в первом анализе не может являться показанием к прерыванию беременности! Данный анализ следует повторить через 2-4 недели. Повышение уровня антител в 4 раза и более говорит о том, что беременная больна, независимо от того, имеет ли она видимые симптомы заболевания.
В случае установленного инфицирования тактика дальнейшего ведения беременности или необходимость её прерывания зависят от срока беременности и степени поражения плода. В любом случае врачи могут рекомендовать аборт, но не имеют права принуждать женщину, особенно, если беременность была долгожданной, после длительного лечения бесплодия. Однако медики также обязаны предупредить будущую маму о возможных последствиях в случае, если она примет решение отказаться от прерывания.
Меры профилактики
Если ранее женщина не болела краснухой, следует подтвердить этот факт лабораторным методом. В случае отсутствия антител проводится вакцинация против краснухи, но не позднее, чем за 2-3 месяца до предполагаемого зачатия, поскольку вакцина содержит ослабленный вирус, который на ранних сроках также может вызвать поражение плода. Вакцинация не проводится в случае любых иммунодефицитов, повышенной температуры тела, при заболеваниях крови или злокачественных новообразованиях, а также при приеме кортикостероидов или прохождении курса химиотерапии или облучения.
Будучи уже беременными, женщины, не болевшие краснухой ранее и не привитые, должны избегать мест возможного распространения инфекции (кинотеатры, детские поликлиники, дошкольные и учебные заведения). Также будущим мамам, у которых есть старшие дети, необходимо следить за эпидемической обстановкой в детских садах или школах, которые они посещают, чтобы не допустить заражения краснухой. Своевременная вакцинация уже имеющихся детей также поможет обезопасить семью в целом, особенно беременную маму, от вероятного заболевания. Эффективность вакцины составляет 95-100%, а иммунитет, приобретенный в результате всего лишь одной прививки, сохраняется в течение последующих 20-ти лет.
Синдром врожденной краснухи (P35.0) > Справочник заболеваний MedElement > MedElement
Прогноз инфекции для плода определяется гестационным возрастом ко времени заражения.
Если беременная больна краснухой, в период до 8-й недели беременности инфекция развивается у 50-80% плодов.
Если инфицирование беременной произошло во II триместре, заражается не более 10-20% плодов.
В III триместре заражение плода относительно редко.
Данные о поражениях плода в зависимости от сроков инфицирования матери (Николов З. и Гетев Г., 1983):
|
Сроки инфицирования матери |
Последствия для плода |
|
3 – 7 недель |
Смерть плода и аборт |
|
2 – 6 недель |
Катаракта, микрофтальмия, ретинопатия |
|
5 – 7 недель |
Пороки сердца |
|
5 – 12 недель |
Поражение внутреннего уха и слуха |
|
8 – 9 недель |
Пороки развития молочных зубов |
При поражении плода вирусом краснухи характерен классический синдром Грегга:
— глухота;
— поражение глаз (катаракта, реже глаукома, помутнение роговицы, миопия, недоразвитие век, ретинoпатия)$
— пороки сердца (чаще — незаращение артериального протока, возможны также ДМЖП, ДМПП, стеноз легочной артерии и аорты, транспозиция сосудов).
Помимо перечисленных классических проявлений, существует расширенный синдром краснухи, в который входит множество других аномалий развития, характерных для этой инфекции:
— микроцефалия;
— увеличенный родничок;
— поражение головного мозга;
— глаукoма;
— расщелина нёба;
— интерстициальная пневмония;
— гепатит;
— поражение вестибулярного аппарата;
— пороки развития скелета;
— поражение трубчатых костей;
— гепатоспленомегалия;
— пороки развития мочеполовой системы.
Для больных детей типичны низкая масса тела и маленький рост при рождении, дальнейшее отставание в физическом развитии.
Одни из наиболее характерных признаков врожденной краснухи — тромбоцитопеническая пурпура (может сохраняться в течение от 2 недель до 3 месяцев) и гемолитическая анемия. Частота тромбоцитопенической пурпуры составляет 15 – 20%. Тромбоцитопения обычно купируется спонтанно в течение 1-го месяца жизни. Летальный исход редко бывает обусловлен геморрагическим синдромом, несмотря на то, что тромбоцитопения может быть достаточно выражена.
При врожденной краснухе могут наблюдаться разнообразные поражения центральной нервной системы, тяжелые гормональные изменения (сахарный диабет, болезнь Аддисона, недостаток гормона роста).
У большинства инфицированных детей в период новорожденности отмечается бессимптомное течение болезни. У 70% из них впоследствии появляются признаки врожденной краснухи.
Краснуха — Диагностика и лечение
Диагноз
Сыпь при краснухе может быть похожей на многие другие вирусные высыпания. Поэтому врачи обычно подтверждают краснуху с помощью лабораторных исследований. У вас может быть посев на вирус или анализ крови, который может определить наличие в вашей крови различных типов антител к краснухе. Эти антитела показывают, была ли у вас недавняя или перенесенная инфекция или вакцина против краснухи.
Лечение
Никакое лечение не сократит течение инфекции краснухи, и симптомы обычно не нужно лечить, потому что они часто легкие.Однако врачи часто рекомендуют изоляцию от других людей, особенно от беременных женщин, во время инфекционного периода.
Если вы заразились краснухой во время беременности, обсудите с врачом риски для вашего ребенка. Если вы хотите продолжить беременность, вам могут дать антитела, называемые гипериммунными глобулинами, которые могут бороться с инфекцией. Это может уменьшить ваши симптомы, но не исключает возможность развития у вашего ребенка синдрома врожденной краснухи.
Поддержка ребенка, рожденного с синдромом врожденной краснухи, варьируется в зависимости от тяжести проблем ребенка.Детям с множественными осложнениями может потребоваться раннее лечение командой специалистов.
Образ жизни и домашние средства
При заражении ребенка или взрослого вирусом, вызывающим краснуху, требуются простые меры самообслуживания, например:
- Постельное белье
- Ацетаминофен (Тайленол и др.) Для снятия лихорадки и болей
Подготовка к приему
Во время подготовки к приему неплохо записать все вопросы, которые у вас есть.Ваш врач, вероятно, также задаст вам ряд вопросов. Если вы будете готовы ответить на них, у вас останется время, чтобы обсудить те моменты, на которые вы хотите потратить больше времени. Ваш врач может спросить:
- Делали ли вы прививку от краснухи?
- Как давно у вас есть признаки или симптомы, такие как сыпь или боли в суставах?
- Были ли вы контактированы с кем-нибудь с краснухой?
- Вы бывали в других странах в последние недели? Какие страны?
- Кажется, что-нибудь улучшает ваши симптомы?
- Кажется, что-нибудь ухудшает ваши симптомы?
При регистрации на прием не забудьте сообщить стойке регистрации, что у вас есть подозрение на инфекционное заболевание.Человек может дать вам маску для лица или немедленно провести вас в вашу комнату.
31 марта 2020 г.
Показать ссылки
- Bennett JE, et al. Вирус краснухи (немецкая корь). В: Принципы и практика инфекционных заболеваний Манделла, Дугласа и Беннета. 9 изд. Эльзевир; 2020. https://www.clinicalkey.com. По состоянию на 10 февраля 2020 г.
- Cunningham FG, et al., Eds. Инфекционные заболевания. В: Акушерство Уильямса.25-е изд. McGraw-Hill Education; 2018. https://accessmedicine.mhmedical.com. По состоянию на 10 февраля 2020 г.
- Grant GB, et al. Прогресс в деле контроля и ликвидации краснухи и синдрома врожденной краснухи — во всем мире, 2000-2018 гг. Еженедельный отчет о заболеваемости и смертности MMWR. 2019; DOI: 10.15585 / mmwr.mm6839a5.
- AskMayoExpert. Вакцинация MMR. Клиника Майо; 2019.
- DeStefano F, et al. Вакцина MMR и аутизм. Ежегодный обзор вирусологии. 2019; DOI: 10.1146 / annurev-virology-092818-015515.
- Вакцина против кори, паротита, краснухи живая. IBM Micromedex. https://www.micromedexsoluitions.com. По состоянию на 10 февраля 2020 г.
- Исследования безопасности вакцин против кори, эпидемического паротита и краснухи (MMR). Центры по контролю и профилактике заболеваний. https://www.cdc.gov/vaccinesafety/vaccines/mmr/mmr-studies.html. Доступ 13 февраля 2020 г.
Связанные
Продукты и услуги
Показать больше продуктов и услуг Mayo Clinic
Серология краснухи при беременности | Блог HealthEngine
Что такое серология на краснуху?
Серологический анализ на краснуху — это тест на иммунитет или инфекцию против кори (краснухи).В Австралии его обычно делают беременным женщинам, потому что инфицирование будущего плода этим вирусом может иметь разрушительные последствия.
Как проводится серологическое исследование краснухи?
Серологический анализ на краснуху проводится на образце крови и определяет два класса антител: IgG к краснухе и IgM к краснухе.
Когда вам понадобится серологическое исследование краснухи?
Серологическое исследование на краснуху обычно проводится в качестве стандартного теста во время беременности, чтобы подтвердить наличие в крови матери антител для защиты от заражения вирусом краснухи в будущем.Эти антитела приобретаются в результате иммунизации в рамках плановой вакцинации в детстве или в результате заражения краснухой (немецкой корью). Беременная женщина, чей иммунитет (антитела) к краснухе неизвестен или недостаточен, обычно должна пройти серологическое обследование на краснуху, если у нее появляется сыпь или контакт с сыпью, которая выглядит как немецкая корь.
Поддерживайте общее состояние здоровья
Найдите и сразу же забронируйте доступного врача общей практики в Австралии
Найдите терапевтов в Австралии
Объяснение результатов испытаний
IgG к краснухе указывает на инфекцию в прошлом — требуется время, чтобы организм вырабатывал ее.Следовательно, ПОЛОЖИТЕЛЬНЫЙ IgG означает предыдущую инфекцию или иммунизацию и, как правило, адекватную защиту от заражения.
IgM к краснухе указывает на текущую или недавнюю инфекцию; IgM ОТРИЦАТЕЛЬНЫЙ означает, что у пациента нет новой инфекции. IgM ПОЛОЖИТЕЛЬНЫЙ обычно означает новую или недавнюю инфекцию вирусом краснухи, хотя в редких случаях IgM может сохраняться в течение многих лет после предыдущей инфекции или иммунизации.
Специалисты по смежным вопросам
Сопутствующие тесты
Также известен как
- Антитела к краснухе
- Титр антител к краснухе
Ссылки
Эта статья предназначена только для информационных целей и не должна рассматриваться как медицинский совет.В случае сомнений HealthEngine рекомендует проконсультироваться с зарегистрированным практикующим врачом.
Информационный бюллетень о синдроме врожденной краснухи (СВК)
Врожденная краснуха — это инфицирование плода вирусом краснухи в результате инфицирования матери во время беременности. «Врожденный» означает, что плод также инфицирован во время беременности.
Трансмиссия
Краснуха — заболевание с легкой лихорадочной сыпью, вызываемое вирусом краснухи, которое передается от человека к человеку воздушно-капельным путем (вирус присутствует в секретах из горла).Это может затронуть любого, кто не защищен.
Симптомы
Симптомы часто бывают легкими, и до 50% инфекций могут не проявляться симптомами или иметь субклинический характер. Однако у 85 из 100 детей, рожденных от матерей, переболевших краснухой незадолго до или в течение первых трех месяцев беременности, могут развиться проблемы со здоровьем, так называемый синдром врожденной краснухи.
Осложнения
Инфекция плода краснухой может иметь серьезные последствия для развития органов ребенка, что может привести к врожденным дефектам или проблемам на более позднем этапе жизни.Тип осложнений может различаться по характеру и степени тяжести в зависимости от того, на каком сроке беременности произошло заражение.
Осложнения поражают 85 из 100 детей, матери которых переболели краснухой незадолго до или в начале беременности. Осложнения включают глухоту, катаракту, пороки сердца, заболевания головного мозга, умственную отсталость, изменения костей, повреждение печени и селезенки. Кроме того, младенец, зараженный краснухой во время беременности, может продолжать выделять вирус около года, а иногда и дольше.Симптомы могут появиться у младенца сразу же при рождении и в возрасте до четырех лет. Поздними проявлениями синдрома врожденной краснухи являются диабет, дисфункция щитовидной железы, а также визуальные или неврологические отклонения. Примерно в 20% случаев инфекция краснухи приводит к смерти плода.
Насколько распространена врожденная краснуха в ЕС?
Врожденная краснуха — редкое заболевание в ЕС. Тем не менее, каждый год все еще регистрируется ряд случаев СВК.Согласно отчетам ВОЗ, в 2012 году в ЕС было зарегистрировано 60 случаев заболевания. Из этих 60 случаев СВК 55 были зарегистрированы в Румынии, которая пострадала от крупной вспышки краснухи. С 2002 года ежегодное число зарегистрированных случаев колеблется от 7 до 23 случаев ежегодно.
Можно ли предотвратить генитальную краснуху c ?
Да, путем обеспечения вакцинации всех жителей ЕС от краснухи. В частности, женщины, которые планируют забеременеть, должны быть вакцинированы, так как это защищает как мать, так и плод.Женщинам следует избегать беременности в течение четырех недель после вакцинации. Другие группы населения, в том числе непривитые мужчины, также должны быть вакцинированы против краснухи, чтобы они не передали болезнь по незнанию другим.
Что мне делать, если я не помню, что мне делали прививку?
Перепроверьте все карты вакцинации или записи, которые у вас могут быть. В противном случае поговорите со своим врачом, медсестрой или акушеркой. Они могут провести простой анализ крови, чтобы проверить, защищены ли вы от краснухи.В некоторых странах этот анализ крови делают, когда вы планируете беременность или во время беременности.
Рекомендована ли вакцинация против краснухи в моей стране?
См. План вакцинации ECDC и рекомендации вашей страны по вакцинации. По состоянию на апрель 2014 года все страны ЕС / ЕЭЗ рекомендуют вакцинировать всех людей от краснухи. Вакцины против краснухи используются в Европе с 1970-х годов. Вакцина против кори, эпидемического паротита и краснухи (MMR) предлагает безопасную и эффективную защиту от краснухи и является основной вакциной, применяемой в Европе.Вакцины MMR, используемые в Европе, противопоказаны во время беременности. Ваш врач, медсестра или акушерка посоветуют вам, когда делать вакцинацию.
Список лекарств от краснухи (2 сравненных)
О краснухе: Краснуха — это заразная вирусная инфекция с легкими симптомами, связанными с сыпью.
Используемые наркотики
для лечения краснухи
Следующий список лекарств так или иначе связан с
используется при лечении этого состояния.
Подробнее о краснухе
IBM Watson Micromedex
Mayo Clinic Reference
Клинические коды МКБ-10 CM (внешние)
Легенда
| Rx | Только по рецепту |
|---|---|
| ОТС | Без рецепта |
| Rx / OTC | По рецепту или без рецепта |
| Не по этикетке | Это лекарство не может быть одобрено FDA для лечения этого состояния. |
| Категория беременности | |
|---|---|
| A | Адекватные и хорошо контролируемые исследования не смогли продемонстрировать риск для плода в первом триместре беременности (и нет доказательств риска в более поздних триместрах). |
| Б | Исследования репродукции животных не смогли продемонстрировать риск для плода, и нет адекватных и хорошо контролируемых исследований у беременных женщин. |
| С | Исследования репродукции животных показали неблагоприятное воздействие на плод, и нет адекватных и хорошо контролируемых исследований на людях, но потенциальные преимущества могут потребовать применения у беременных женщин, несмотря на потенциальные риски. |
| Д | Имеются положительные доказательства риска для плода у человека, основанные на данных о побочных реакциях, полученных в результате исследований или маркетингового опыта или исследований на людях, но потенциальные преимущества могут потребовать применения у беременных женщин, несмотря на потенциальные риски. |
| X | Исследования на животных или людях продемонстрировали аномалии плода и / или есть положительные доказательства риска для плода у человека, основанные на данных о побочных реакциях из исследовательского или маркетингового опыта, и риски, связанные с использованием у беременных женщин, явно перевешивают потенциальную пользу. |
| № | FDA не классифицировало препарат. |
| Закон о контролируемых веществах (CSA) Приложение | |
|---|---|
| N | Не подпадает под действие Закона о контролируемых веществах. |
| 1 | Имеет высокий потенциал для злоупотреблений. В настоящее время не применяется в медицинских целях в США. Нет общепринятых правил безопасности для использования под медицинским наблюдением. |
| 2 | Имеет высокий потенциал для злоупотреблений. В настоящее время разрешено медицинское использование для лечения в Соединенных Штатах или в настоящее время принятое медицинское использование с серьезными ограничениями. Жестокое обращение может привести к серьезной психологической или физической зависимости. |
| 3 | Имеет меньшую вероятность злоупотребления, чем те, которые указаны в таблицах 1 и 2. В настоящее время разрешено медицинское использование для лечения в Соединенных Штатах. Злоупотребление может привести к умеренной или низкой физической зависимости или высокой психологической зависимости. |
| 4 | Имеет низкий потенциал злоупотребления по сравнению с теми, которые указаны в списке 3. В настоящее время он широко используется в медицинских целях в США. Злоупотребление может привести к ограниченной физической или психологической зависимости по сравнению с теми, которые указаны в Таблице 3. |
| 5 | Имеет низкий потенциал злоупотребления по сравнению с теми, которые указаны в таблице 4. В настоящее время разрешено медицинское использование для лечения в США. Жестокое обращение может привести к ограниченной физической или психологической зависимости по сравнению с теми, которые указаны в таблице 4. |
| Спирт | |
|---|---|
| X | Взаимодействует с алкоголем. |
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
Краснуха (немецкая корь) | Johns Hopkins Medicine
Что такое краснуха?
Краснуха, иногда называемая немецкой корью, является вирусной инфекцией. Обычно это вызывает легкое заболевание у детей. У взрослых заболевание протекает несколько тяжелее. Болезнь передается от человека к человеку через капли, которые зараженный человек кашляет или чихает в воздух. Проявление симптомов после заражения занимает от 2 до 3 недель. Хотя болезнь в основном легкая, вирус может вызывать серьезные врожденные дефекты у беременных.Вакцина эффективна для профилактики краснухи.
Что вызывает краснуху?
Краснуха вызывается вирусом и передается от человека к человеку через капли, которые зараженный человек кашляет или чихает в воздух. Большинство вспышек краснухи случаются среди молодых людей и взрослых, которые не были вакцинированы или не болели этой болезнью ранее.
Кто подвержен риску краснухи?
Если вы не получали вакцину или никогда не болели краснухой, вы подвержены риску заболевания.
Каковы симптомы краснухи?
Ниже приведены наиболее частые симптомы краснухи.Однако каждый человек может испытывать симптомы по-разному. Симптомы могут включать:
- Сыпь (обычно начинается на лице и прогрессирует до туловища, рук и ног, длится около 3 дней)
- Легкая лихорадка
- Увеличенные лимфатические узлы
- Головная боль
Краснуха у беременных может вызвать серьезные осложнения у плода. Это включает в себя ряд серьезных врожденных дефектов.
Симптомы краснухи могут быть похожи на другие заболевания.Всегда консультируйтесь со своим врачом для постановки диагноза.
Как диагностируется краснуха?
Наряду с полным анамнезом и медицинским осмотром диагноз часто подтверждается посевом из горла и анализом крови.
Как лечится краснуха?
Ваш лечащий врач подберет для вас лучшее лечение:
- Сколько вам лет
- Ваше общее и прошлое здоровье
- Насколько вы больны
- Насколько хорошо вы справляетесь с конкретными лекарствами, процедурами или терапией
- Ваше мнение или предпочтение
Лечение краснухи обычно ограничивается парацетамолом от лихорадки.Нет никаких лекарств для лечения самой вирусной инфекции.
Каковы осложнения краснухи?
Для большинства людей краснуха протекает в легкой форме и не вызывает осложнений. Если женщина заразилась этим заболеванием во время беременности, у ее будущего ребенка могут развиться дефекты. Возможные врожденные дефекты, вызванные краснухой, включают:
- Глухота
- Врожденная катаракта
- Пороки сердца
- Умственная отсталость
- Повреждение печени и селезенки
Можно ли предотвратить краснуху?
Против кори, паротита и краснухи (MMR) — детская вакцина, защищающая от этих трех вирусов.MMR делает большинство людей невосприимчивыми к краснухе (в дополнение к кори и эпидемическому паротиту). Люди, переболевшие краснухой, имеют пожизненный иммунитет.
Обычно первая доза вакцины MMR вводится ребенку в возрасте от 12 до 15 месяцев. Вторая доза вводится в возрасте от 4 до 6 лет. Однако, если с момента введения первой дозы прошло 28 дней, вторая доза может быть введена до достижения 4-летнего возраста.
Когда мне следует позвонить своему врачу?
Краснуха обычно проходит сама по себе. Однако сообщите своему врачу, если:
- При ухудшении симптомов или появлении новых симптомов
- Если вы беременны и не уверены, сделали ли вы прививку от краснухи
- Если вы почувствуете сильную головную боль, ригидность шеи, боль в ушах или проблемы со зрением во время кори или после нее
Основные сведения о краснухе
- Краснуха — вирусная инфекция.Он вызывает легкое заболевание у детей и несколько более тяжелое заболевание у взрослых.
- Если женщина заразилась этим заболеванием во время беременности, ее будущий ребенок может родиться с серьезными врожденными дефектами.
- Краснуху можно предотвратить с помощью комбинированной вакцины от кори, эпидемического паротита и краснухи.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите название нового диагноза и все новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.

 Заразиться краснухой можно при контакте с одеждой, посудой, игрушками носителя вируса. Чаще всего это происходит в детском саду или начальной школе. Очень важно соблюдать правила личной гигиены, так как источником инфекции могут стать даже грязные руки.
Заразиться краснухой можно при контакте с одеждой, посудой, игрушками носителя вируса. Чаще всего это происходит в детском саду или начальной школе. Очень важно соблюдать правила личной гигиены, так как источником инфекции могут стать даже грязные руки.
 Могут немного увеличиться лимфоузлы.
Могут немного увеличиться лимфоузлы.