Митральная недостаточность — причины, симптомы, диагностика и лечение
Митральная недостаточность – клапанный порок сердца, характеризующийся неполным смыканием или пролабированием створок левого атриовентрикулярного клапана во время систолы, что сопровождается обратным патологическим током крови из левого желудочка в левое предсердие. Митральная недостаточность приводит к появлению одышки, утомляемости, сердцебиения, кашля, кровохарканья, отеков на ногах, асцита. Диагностический алгоритм выявления митральной недостаточности подразумевает сопоставление данных аускультации, ЭКГ, ФКГ, рентгенографии, эхокардиографии, катетеризации сердца, вентрикулографии. При митральной недостаточности проводится медикаментозная терапия и кардиохирургическое лечение (протезирование или пластика митрального клапана).
Общие сведения
Недостаточность митрального клапана – врожденный или приобретенный порок сердца, обусловленный поражением створок клапана, подклапанных структур, хорд или перерастяжением клапанного кольца, приводящим к митральной регургитации. Изолированная митральная недостаточность в кардиологии диагностируется редко, однако в структуре комбинированных и сочетанных пороков сердца встречается в половине наблюдений.
В большинстве случаев приобретенная митральная недостаточность сочетается с митральным стенозом (комбинированный митральный порок сердца) и аортальными пороками. Изолированная врожденная митральная недостаточность составляет 0,6% всех врожденных пороков сердца; в сложных пороках обычно сочетается с ДМПП, ДМЖП, открытым артериальным протоком, коарктацией аорты. У 5-6% здоровых лиц с помощью ЭхоКГ выявляется та или иная степень митральной регургитации.
Митральная недостаточность
Причины
Острая митральная недостаточность может развиваться вследствие разрывов сосочковых мышц, сухожильных хорд, отрыва створок митрального клапана при остром инфаркте миокарда, тупой травме сердца, инфекционном эндокардите. Разрыв сосочковых мышц вследствие инфаркта миокарда сопровождается летальным исходом в 80–90% случаев.
Развитие хронической митральной недостаточности может быть обусловлено поражением клапана при системных заболеваниях: ревматизме, склеродермии, системной красной волчанке, эозинофильном эндокардите Леффлера. Ревматическая болезнь сердца обусловливает около 14% всех случаев изолированной митральной недостаточности.
Ишемическая дисфункция митрального комплекса наблюдается у 10% пациентов с постинфарктным кардиосклерозом. К митральной недостаточности может приводить пролапс митрального клапана, надрыв, укорочение или удлинение сухожильных хорд и папиллярных мышц. В ряде случаев митральная недостаточность является следствием системных дефектов соединительной ткани при синдромах Марфана и Элерса-Данлоса.
Относительная митральная недостаточность развивается в отсутствие повреждения клапанного аппарата при дилатации полости левого желудочка и расширении фиброзного кольца. Такие изменения встречаются при дилатационной кардиомиопатии, прогрессирующем течении артериальной гипертензии и ИБС, миокардитах, аортальных пороках сердца. К более редким причинам развития митральной недостаточности относят кальциноз створок, гипертрофическую кардиомиопатию и др.
Врожденная митральная недостаточность встречается при фенестрации, расщеплении митральных створок, парашютовидной деформации клапана.
Классификация
По течению митральная недостаточность бывает острая и хроническая; по этиологии – ишемическая и неишемическая. Также различают органическую и функциональную (относительную) митральную недостаточность. Органическая недостаточность развивается при структурном изменении самого митрального клапана либо удерживающих его сухожильных нитей. Функциональная митральная недостаточность обычно является следствием расширения (митрализации) полости левого желудочка при его гемодинамической перегрузки, обусловленной заболеваниями миокарда.
С учетом выраженности регургитации выделяют 4 степени митральной недостаточности: с незначительной митральной регургитацией, умеренной, выраженной и тяжелой митральной регургитацией.
В клиническом течении митральной недостаточности выделяют 3 стадии:
I (компенсированная стадия) — незначительная недостаточность митрального клапана; митральная регургитация составляет 20-25% от систолического объема крови. Митральная недостаточность компенсируется за счет гиперфункции левых отделов сердца.
II (субкомпенсированная стадия) — митральная регургитация составляет 25-50% от систолического объема крови. Развивается застой крови в легких и медленное нарастание бивентрикулярной перегрузки.
III (декомпенсированная стадия) — резко выраженная недостаточность митрального клапана. Возврат крови в левое предсердие в систолу составляет 50-90% от систолического объема. Развивается тотальная сердечная недостаточность.
Особенности гемодинамики при митральной недостаточности
Вследствие неполного смыкания створок митрального клапана в период систолы возникает регургитационная волна из левого желудочка в левое предсердие. Если обратный ток крови незначителен, митральная недостаточность компенсируется усилением работы сердца с развитием адаптационной дилатации и гиперфункции левого желудочка и левого предсердия изотонического типа. Этот механизм может достаточно длительно сдерживать повышение давления в малом круге кровообращения.
Компенсированная гемодинамика при митральной недостаточности выражается адекватным увеличением ударного и минутного объемов, уменьшение конечного систолического объема и отсутствием легочной гипертензии.
При тяжелой форме митральной недостаточности объем регургитации преобладает над ударным объемом, минутный объем сердца резко снижен. Правый желудочек, испытывая повышенную нагрузку, быстро гипертрофируется и дилатируется, вследствие чего развивается тяжелая правожелудочковая недостаточность.
При остро возникшей митральной недостаточности адекватная компенсаторная дилатация левых отделов сердца не успевает развиться. При этом быстрое и значительное повышение давления в малом круге кровообращения нередко сопровождается фатальным отеком легких.
Симптомы митральной недостаточности
В периоде компенсации, который может длиться несколько лет, возможно бессимптомное течение митральной недостаточности. В стадии субкомпенсации появляются субъективные симптомы, выражающиеся одышкой, быстрой утомляемостью, тахикардией, ангинозными болями, кашлем, кровохарканьем. При нарастании венозного застоя в малом круге могут возникать приступы ночной сердечной астмы.
Развитие правожелудочковой недостаточности сопровождается появлением акроцианоза, периферических отеков, увеличением печени, набуханием шейных вен, асцитом. При компрессии возвратного гортанного нерва расширенным левым предсердием или легочным стволом возникает осиплость голоса или афония (синдром Ортнера). В стадии декомпенсации более чем у половины пациентов с митральной недостаточностью выявляется мерцательная аритмия.
Диагностика
Основные диагностические данные, свидетельствующие о митральной недостаточности, получают в ходе тщательного физикального обследования, подтвержденного электрокардиографией, фонокардиографией, рентгенографией и рентгеноскопией грудной клетки, ЭхоКГ и допплеровским исследованием сердца.
Вследствие гипертрофии и дилатации левого желудочка у больных с митральной недостаточностью развивается сердечный горб, появляется усиленный разлитой верхушечный толчок в V-VI межреберье от среднеключичной линии, пульсация в эпигастрии. Перкуторно определяется расширение границ сердечной тупости влево, вверх и вправо (при тотальной сердечной недостаточности). Аускультативными признаками митральной недостаточности служат ослабление, иногда полное отсутствие I тона на верхушке, систолический шум над верхушкой сердца, акцент и расщепление II тона над легочной артерией и др.
Информативность фонокардиограммы заключается в возможности подробно охарактеризовать систолический шум. ЭКГ-изменения при митральной недостаточности указывают на гипертрофию левого предсердия и желудочка, при легочной гипертензии – на гипертрофию правого желудочка. На рентгенограммах отмечается увеличение левых контуров сердца, вследствие чего тень сердца приобретает треугольную форму, застойные корни легких.
Эхокардиография позволяет определиться с этиологией митральной недостаточности, оценить ее тяжесть, наличие осложнений. С помощью допплерэхокардиографии выявляется регургитация через митральное отверстие, определяется ее интенсивность и величина, что в совокупности позволяет судить о степени митральной недостаточности. При наличии фибрилляции предсердий прибегают к чреспищеводной ЭхоКГ с целью выявления тромбов в левом предсердии. Для оценки тяжести митральной недостаточности применяется зондирование полостей сердца и левая вентрикулография.
Лечение митральной недостаточности
При острой митральной недостаточности требует введение диуретиков и периферических вазодилататоров. Для стабилизации гемодинамики может выполняться внутриаортальная баллонная контрпульсация. Специального лечения легкой бессимптомной хронической митральной недостаточности не требуется. В субкомпенсированной стадии назначаются ингибиторы АПФ, бета-адреноблокаторы, вазодилататоры, сердечные гликозиды, мочегонные препараты. При развитии фибрилляции предсердий применяются непрямые антикоагулянты.
При митральной недостаточности средней и тяжелой степени выраженности, а также наличии жалоб показано кардиохирургическое вмешательство. Отсутствие кальциноза створок и сохранная подвижность клапанного аппарата позволяет прибегнуть к клапансохраняющим вмешательствам – пластике митрального клапана, аннулопластике, укорачивающей пластика хорд и др. Несмотря на низкий риск развития инфекционного эндокардита и тромбозов, клапансохраняющие операции часто сопровождаются рецидивом митральной недостаточности, что ограничивает их выполнение достаточно узким кругом показаний (пролапс митрального клапана, разрывы клапанных структур, относительная недостаточность клапана, дилатация кольца клапана, планируемая беременность).
При наличии кальцификации клапана, выраженного утолщения хорд показано протезирование митрального клапана биологическим или механическим протезом. Специфическими послеоперационными осложнениями в этих случаях могут служить тромбоэмболии, атриовентрикулярная блокада, вторичный инфекционный эндокардит протезов, дегенеративные изменения биопротезов.
Прогноз и профилактика
Прогрессирование регургитации при митральной недостаточности наблюдается у 5–10% пациентов. Пятилетняя выживаемость составляет 80%, десятилетняя – 60%. Ишемическая природа митральной недостаточности быстро приводит к тяжелому нарушению кровообращения, ухудшает прогноз и выживаемость. Возможны послеоперационные рецидивы митральной недостаточности.
Митральная недостаточность легкой и умеренной степени не является противопоказанием к беременности и родам. При высокой степени недостаточности необходимо дополнительное обследование с всесторонней оценкой риска. Больные с митральной недостаточностью должны наблюдаться у кардиохирурга, кардиолога и ревматолога. Профилактика приобретенной недостаточности митрального клапана заключается в предупреждении заболеваний, приводящих к развитию порока, главным образом, ревматизма.
Митральная (клапанная) недостаточность (I34.0) > Справочник заболеваний MedElement > MedElement
Органическая митральная регургитация включает все причины, при которых аномалия клапана является первичной причиной болезни, в отличие от ишемической и функциональной митральной регургитации, которая является следствием заболеваний левого желудочка.
Основной причиной развития недостаточности митрального клапана является ревматизмРевматизм — инфекционно-аллергическая болезнь, этиологически связанная со стрептококком группы А, характеризующаяся системным воспалением соединительной ткани с преимущественной локализацией процесса в сердечно-сосудистой системе и рецидивирующим течением
. С возрастом увеличивается удельный вес больных с неревматической (чаще атеросклеротической) этиологией болезни. Нередки случаи ревматической митральной недостаточности при латентном течении заболевания.
В качестве других причин развития заболевания могут выступать инфекционный эндокардит, системные заболевания соединительной ткани (системная красная волчанка, системная склеродермия), инфаркт миокарда с дисфункцией (реже с разрывом сосочковых мышц), в некоторых случаях встречается травматическое повреждение клапана вследствие тупой травмы грудной клетки или внутрисердечных манипуляций.
Причинами митральной недостаточности могут являться врожденная и приобретенная патологии.
Врожденные:
— расщепление створок;
— болезнь Лютамбаше;
— пролапсПролапс — смещение вниз какого-либо органа или ткани от его нормального положения; причиной такого смещения обычно бывает ослабление окружающих и поддерживающих его тканей.
митрального клапана (может быть вызван удлинением хорд или папиллярных мышц, неравномерным распределением хорд по свободному краю в центральной части створок).
Причины приобретенного характера:
1. Дегенеративной природы: миксоматозная дегенерация, синдром МарфанаСиндром Марфана — наследственное заболевание человека, характеризующееся многочисленными нарушениями зрения, скелета (гиперподвижность суставов и др.), внутренних органов (пороки сердца) вследствие аномального развития соединительной ткани; наследуется по аутосомно-доминантному типу
, синдром Элерса-ДанлоСиндром Элерса-Данло — группа наследственных системных заболеваний соединительной ткани, вызванных дефектом в синтезе коллагена. Проявляется в поражениях кожи и опорно-двигательного аппарата (гиперпигментация, чрезмерная подвижность суставов и др.)
, кальциноз митрального кольца.
2. Воспалительные поражения: ревмaтизм, инфекционный эндокардит, гиперэозинофильный эндокардит Леффлера, системная красная волчанка и др.
3. ДилатацияДилатация — стойкое диффузное расширение просвета какого-либо полого органа.
фиброзного кольца митрального клапана при разрыве или дисфункции папиллярных мышц при ИБСИшемическая болезнь сердца (ИБС) — патологическое состояние, характеризующееся абсолютным или относительным нарушением кровоснабжения миокарда вследствие поражения коронарных артерий
, дилатационной и гипертрофической кардиомиопатии.
Гемодинамические нарушения при митральной недостаточности обусловлены возвратом части крови из левого желудочка в левое предсердие. Когда регургитация при каждом сокращении составляет до 5 мл крови, это практически не отражается на общей и внутрисердечной гемодинамике. Возврат до 10 мл считается незначительным, более 10 мл — существенным, 25- 30 мл — тяжелым.
Количество возвратившейся крови зависит от величины клапанного дефекта и состояния сократительной функции миокарда левого желудочка.
Вследствие высокого сопротивления току крови в зоне дефекта клапана обратный ток в начале систолы отсутствует, появляется в фазу систолического изгнания и продолжается в фазу изометрического расслабления (давление в левом желудочке в эти периоды превышает давление в левом предсердии).
Регургитация крови приводит к объемной перегрузке левого желудочка и левого предсердия, ввиду чего развивается гиперфункция, а после и гипертрофияГипертрофия — разрастание какого-либо органа, его части или ткани в результате размножения клеток и увеличения их объема
левых отделов сердца.
Длительное время порок компенсируется мощным левым желудочком. В дальнейшем при ослаблении левого предсердия под влиянием мощных толчков регургитационной волны развивается дилатация левого предсердия, и оно начинает функционировать как полость с низким сопротивлением. Повышенное давление в левом предсердии передается на легочные вены, что приводит к легочной гипертензии (рефлекс Китаева). В более поздних стадиях возникает гипертрoфия правого желудочка. С декомпенсацией последнего развивается относительная недостаточность трехстворчатого клапана и возникают признаки правосердечной недостаточности. Длительные нарушения кровообращения приводят к стойким изменениям в легких, печени, почках и других органах.
что это такое, лечение и прогноз
Врожденные и приобретенные аномалии развития кардиальных структур считаются частыми виновниками раннего наступления инвалидности среди пациентов всех возрастов. Также вероятным исходом оказывается смерть больного в краткосрочной перспективе (3-5 лет).
Восстановление маловероятно, но причины тому кроются не в потенциальной неизлечимости патологических процессов. Все куда проще.
С одной стороны пациенты недостаточно внимательно следят за собственным здоровьем, это результат низкой медицинской культуры и слабого просвещения.
С другой же — в большинстве стран отсутствует программа раннего скрининга сердечных проблем. Это необычно, учитывая, что кардиальные патологии практически на первом месте по числу летальных исходов.
Митральная недостаточность — это состояние, при котором клапан не способен полностью смыкаться. Отсюда регургитация или обратный ток крови из желудочков в предсердия.
Рабочие объемы жидкой соединительной ткани падают, не достигая адекватных значений. Слабость выброса обуславливает недостаточную функциональную активность структур.
Гемодинамика нарушается, ткани недополучают кислорода и питательных веществ, гипоксия заканчивается дегенеративными и дистрофическими изменениями. Это генерализованный процесс, который нарушает все системы организма.
Классификация
Клиническая типизация болезнетворного явления проводится по разным основаниям. Так, в зависимости от происхождения выделяют ишемическую форму, которая сопряжена с нарушением гемодинамики. Это классическая разновидность.
Вторая — неишемическая, то есть не связана с отклонениями в обеспечении тканей кислорода. Встречается реже, и только на первых стадиях.
Другой способ классифицировать состояние — исходя из выраженности клинической картины.
- Острая разновидность возникает как результат разрыва сухожильных хорд клапана, определяется выраженной симптоматикой, также высокой вероятностью осложнений и даже летального исхода.
- Хроническая и формируется как итог длительного течения основного процесса, без лечения и проходит 3 стадии. Восстановление требует много сил, чаще оно оперативное, что само по себе может привести к фатальным последствиям (относительно редкое явление).
Основная клиническая классификация характеризуется степенями тяжести патологического процесса:
- I. Фаза полной компенсации. Орган еще способен реализовать свои функции, объем возвращающейся крови составляет не свыше чем 15-20% от общего количества (гемодинамически незначимый). Это классический вариант, соответствующий самому началу болезни. В этот момент пациент еще не чувствует проблемы либо проявления столь скудны, что не провоцируют каких-либо подозрений. Это наилучшее время для терапии.
- II. Частичная компенсация. Тело уже не справляется. Количество крови, рефлюксирующей в предсердие составляет более 30% от общего объема. Восстановление возможно хирургическими методами, динамическое наблюдение уже не проводится, нужно устранять проблему. Предсердия и желудочки перегружены, первые растягиваются, вторые гипертрофируются, чтобы компенсировать растяжение. Возможна остановка работы мышечного органа.
- III. Декомпенсация. Полное расстройство деятельности кардиальных структур. Регургитация эквивалентна 3 степени и составляет более 50%, это ведет к выраженной клинической картине с одышкой, асфиксией, отеком легких, острой аритмией. Перспективы излечения туманны, точно сказать, насколько вероятно возвращение к нормальной жизни невозможно. Даже при условии комплексного воздействия, велик риск стойкого дефекта и инвалидизации.
Чуть реже выделяют 5 клинических стадий, что не имеет большого значения. Это все те же варианты 3-ей фазы патологии, однако, более дифференцированные с точки зрения прогноза и симптоматики. Соответственно говорят еще о дистрофической и терминальной стадии.
Классификация требуется для выработки путей лечения.
Особенности гемодинамики
Недостаточность митрального клапана любой степени определяется нарушением кровообращения (гемодинамики) в тканях и органах.
Процесс генерализованный, потому вероятны отклонения в работе всех структур, часто это приводит ко вторичным процессам и тяжелой инвалидности.
Клинические варианты — почечная недостаточность, печеночная дисфункция, энцефалопатия. Возможна сосудистая деменция.
Суть процесса заключается в слабости митрального клапана. В норме его стенки смыкаются плотно, не давая крови из желудочков возвращаться в предсердия.
На фоне рассматриваемого явления регургитация (обратный заброс крови из желудочков в предсердия) составляет характерную черту заболевания.
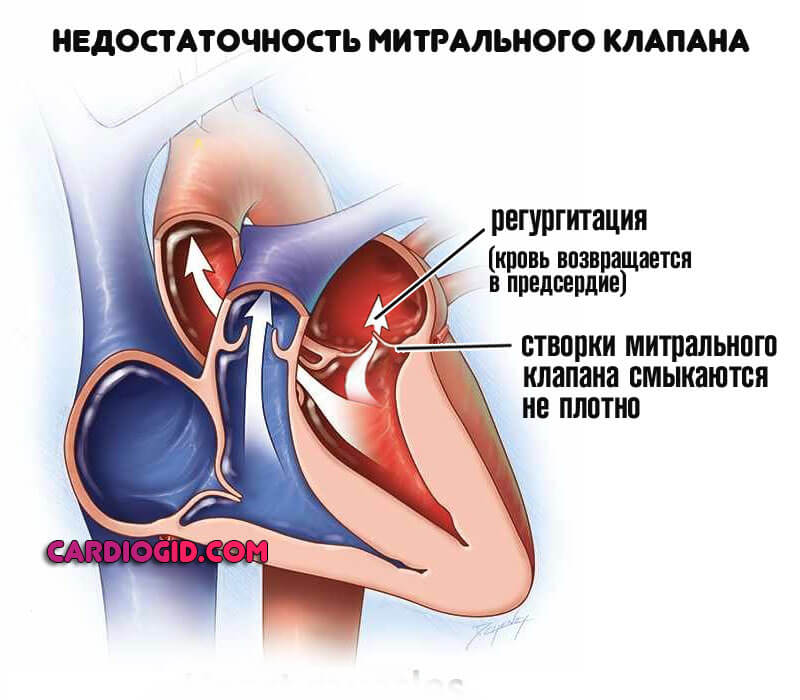
Объем выбрасываемой жидкой соединительной ткани недостаточен для адекватного снабжения органов. В зависимости от стадии, рабочий объем крови составляет от 75 до 30 и менее процентов. Получается, что функциональные количества малы.
В ранних степенях сердце компенсирует недостаточность двухстворчатого клапана усилением сокращений и повышением частоты ударов. Но этого хватает ненадолго.
С другой же стороны сами по себе адаптивные механизмы приводят к порокам кардиальных структур: гипертрофии левого желудочка, повышению давления в легочной артерии, растяжению левого предсердия, и как итог становлению хронической сердечной недостаточности.
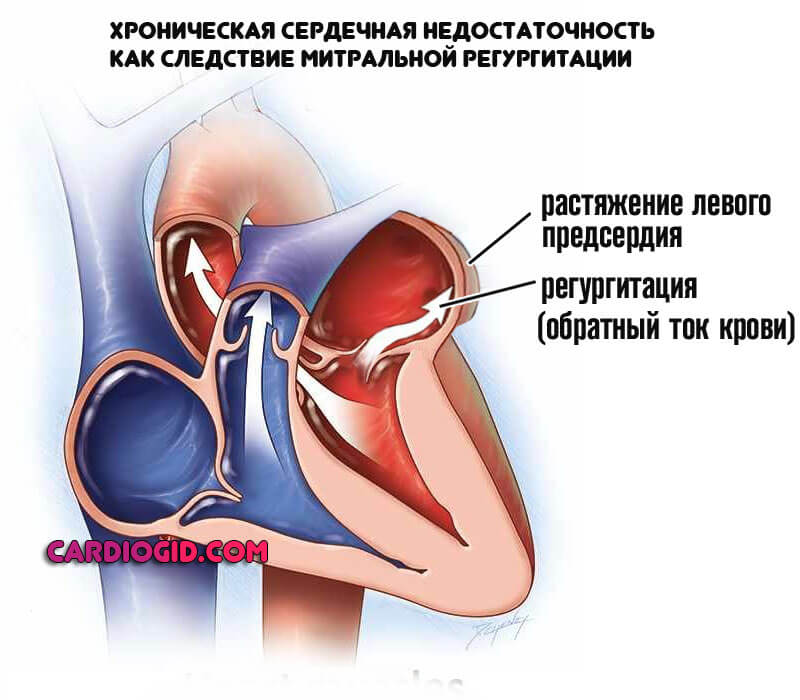
В итоге может потребоваться трансплантация сердца, что в большинстве случаев равно смертному приговору.
Наиболее выражена клиническая картина при 3 стадии патологического процесса. Терминальная фаза сопровождается тотальной полиорганной недостаточностью.
Перспективы излечения крайне неутешительны. Отсюда вывод: при наличии первых же подозрений на сердечные проблемы, нужно обращаться к кардиологу.
Характерные симптомы
Как уже было отмечено, всего выделяют 3 фазы патологического процесса. Чуть реже 5, это более точный клинический вариант, но в большей мере они имеет научное значение, чем практическое.
Примерная картина такова:
- Одышка. Сначала в момент интенсивной механической нагрузки. В данном случае понять, где заканчивается нормальная физиология и начинается болезнь трудно. Поскольку в рамках малой тренированности тела возможны идентичные проявления. Позже, в субкомпенсированной и полностью неконтролируемой стадии симптом возникает в состоянии покоя, даже когда больной лежит. Это существенно снижает качество жизни и ведет к легочным проблемам, компенсаторные механизмы разрушают всю дыхательную систему и приводят к повышению давления в одноименной артерии. Это фактор усугубления основного заболевания, ухудшающий прогноз.
- Аритмия. В разных вариациях. От тахикардии до фибрилляции предсердий или же групповых экстрасистолий. Крайне редко в рамках митральной недостаточности возникают так называемые неопасные формы патологического процесса. Куда чаще это угрожающие явления, ведущие к остановке сердца или же инфаркту. Определить самостоятельно перебои возможно, но не всегда. Наиболее точный метод диагностики — электрокардиография.
- Падение артериального давления. Порой до критических отметок, особенно в рамках острого процесса. Возможно развитие кардиогенного шока. Это летальное состояние, примерно в 95% ситуаций оно ведет к смерти пациента даже при условии своевременной реанимации и комплексного воздействия. Восстановление невозможно, прогнозы крайне неблагоприятны.
- Отек легких.
- Также слабость, сонливость, апатичность. В острый период встречается паническая атака с неадекватным поведением, усилением моторной активности.
- Асцит. Или скопление жидкости в брюшной полости.
- Отеки нижних конечностей. Диуретики эффективны только в первый момент, далее они не приносят желаемого действия.
Стадии НМК
Стадия патологического процесса наравне со степенью играет важную роль в клинической картине.
Выделяют:
- 1 стадия недостаточности МК соответствует полному отсутствию проявлений. Либо они столь ничтожны, что не обращают на себя внимания.
- 2 стадия (умеренная) определяется более выраженной клиникой. Пациент страдает одышкой в состоянии покоя и при минимальной физической активности, возникают боли в груди неясного генеза, проблемы с ритмом. Но качество жизни все еще приемлемое, потому многие не обращаются к врачу. Особенно курильщики, списывающие свое состояние на последствия потребления табачной продукции.
- 3 стадия (выраженная) определяется тяжелыми симптомами, существенным понижением важных показателей.
- 4 терминальная стадия заканчивается летальным исходом почти всегда, восстановление невозможно. Проводится паллиативная помощь для облегчения состояния и обеспечения достойной кончины.
Митральная недостаточность 1 степени наиболее благоприятный момент для начала лечения. Позже, по мере усложнения клинической картины, восстановление менее вероятно.
Причины развития патологии
Факторы становления проблемы многообразны. Они всегда имеют болезнетворное происхождение.
Врожденные и приобретенные пороки сердца
Как ни парадоксально, возможно возникновение проблемы в рамках других кардиальных изменений и генетических отклонений (об этом ниже).
Так, на фоне аортальной недостаточности возможно ослабление мышц и сухожильных нитей митрального клапана.
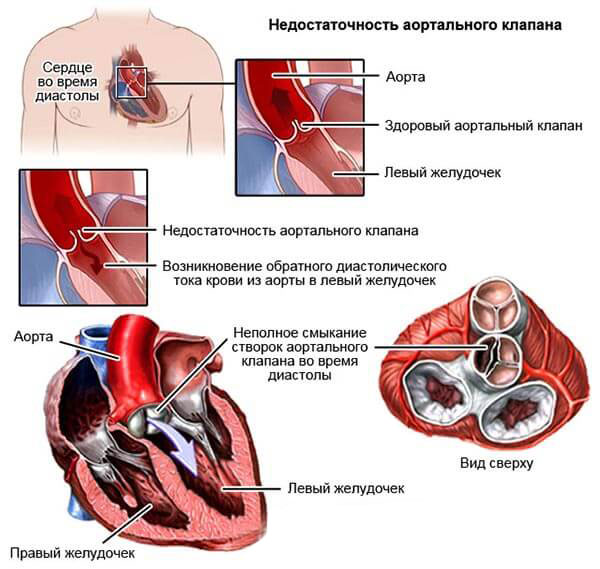
Все патологические процессы подобного рода проявляются довольно поздно. Некоторые и вовсе не дают знать о себе вплоть до летального результата. Порой диагноз ставится уже в процессе аутопсии.
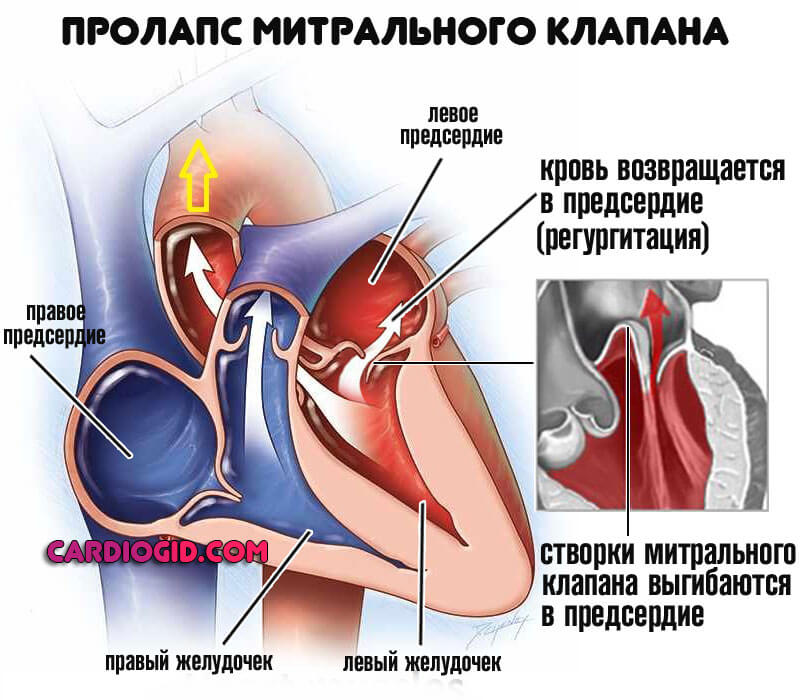
Пролапс клапана
Клинический вариант органического изменения кардиальной структуры. Характеризуется западением створок образования внутрь предсердий.
Чаще это врожденная аномалия. Примерно в 30% клинических ситуаций — приобретенная, на фоне травм или оперативных вмешательств. Лечение, как и в случае с пороками хирургическое, перспективы восстановления хорошие. Подробнее в этой статье.
Ишемическая болезнь сердца
Типичный возрастной патологический процесс. Также встречается у пациентов, перенесших инфаркт миокарда. Сопровождается хронической недостаточностью питания кардиальных структур, но катастрофических явлений еще нет.
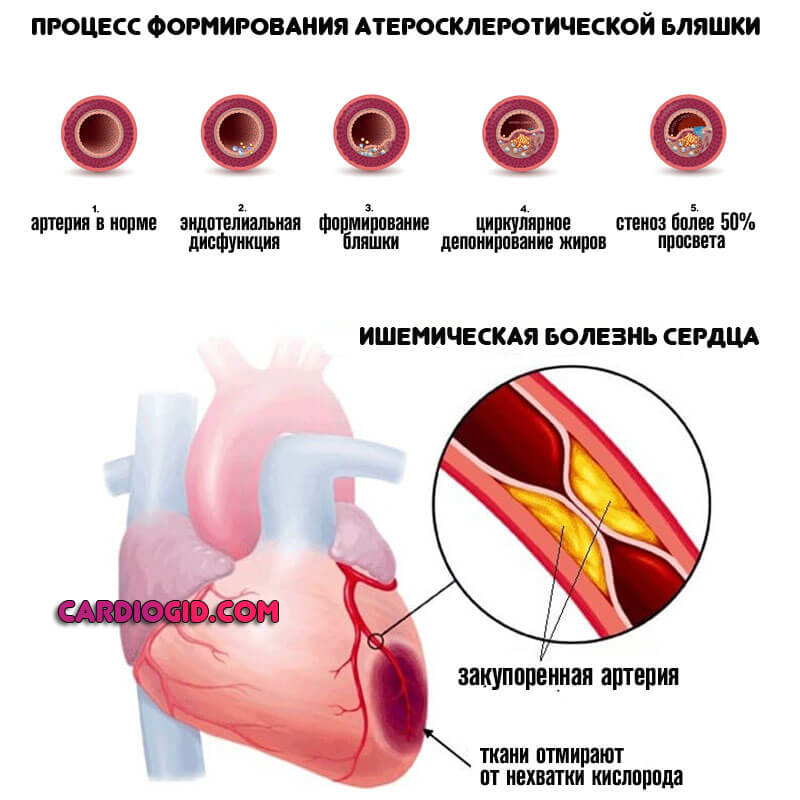
Наиболее вероятное следствие длительно текущего состояния — некроз сердечных образований. В результате малой трофики наступает дистрофия или же ослабление митрального клапана. Отсюда его невозможность плотно смыкаться.
Даже хирургическое вмешательство — не гарантия восстановления. Нужно бороться с первопричиной явления.
Воспалительные патологии кардиальных структур
Эндокардит как вариант. Сопровождается выраженным поражением кардиомиоцитов, обычно инфекционного генеза (70% случаев), реже аутоиммунного происхождения (остальные 30%).
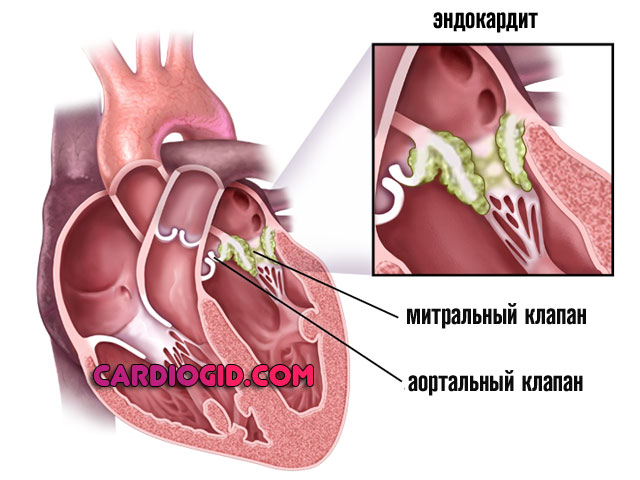
Как то, так и другое влечет за собой постепенную деструкцию анатомических образований. Лечение сочетанное, с устранением воспалительного процесса и по мере необходимости протезированием разрушенных предсердий.
Симптомы ярко выражены, потому упустить момент начала процесса почти невозможно. Лечение стационарное, под постоянным объективным контролем.
Инфаркт
Острое нарушение питания миокарда. Сопровождается общим некрозом тканей орана. Обширность зависит от того, какой сосуд подвергся стенозу (сужению) или окклюзии (закупорке).
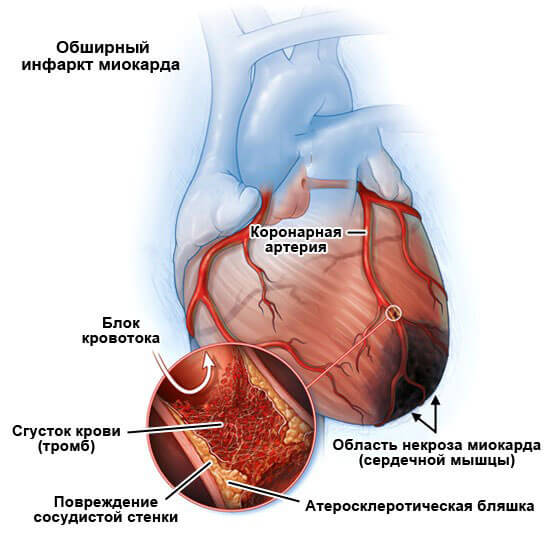
Во всех случаях, это распространенный процесс, с отмиранием значительных участков кардиальных структур. Даже при условии своевременного и грамотного лечения в больнице, возможность полного восстановления почти нулевая.
В любой ситуации останется грубый рубцовый дефект, так называемый кардиосклероз, когда функциональные ткани замещаются соединительными, не способными к сокращению и возбуждению.
Генетические синдромы
Обусловлены отягощенной наследственностью, реже иными явлениями. Классические варианты — болезнь Марфана, Элерса-Данлоса.
Все процессы, так или иначе, проявляются группой симптомов, многие имеют внешнее признаки. Диспропорция конечностей, деформации челюстно-лицевой области, дисфункциональные расстройства печени, почек, других органов.
Восстановление комплексное. Обычно диагноз можно поставить еще в период младенчества, симптоматика выраженная, присутствует много объективных признаков. В обязательном порядке показана консультация генетика.
Аутоиммунные заболевания
Классический процесс с кардиальными отклонениями — системная красная волчанка. Приводит к разрушению мышечных и соединительных тканей организма. В том числе сердечных. Митральная недостаточность развивается сравнительно поздно, без лечения.
Ревматизм
Еще один вариант аутоиммунной болезни. Сопровождается деструкцией каодиомиоцитов. Течет волнообразно, приступами. Каждый эпизод усугубляет состояния кардиальных структур. Отсюда необходимость постоянного лечения для предотвращения рецидивов и поддержки работы сердца.
Субъективные факторы
Так, согласно клиническим исследованиям, основной контингент пациентов кардиолога с подозрением на митральную недостаточность, это лица за 60.
Молодые страдают реже и на то есть веские патологические причины. У пожилых же людей наблюдается естественное старение и дистрофия тканей. В большей мере рискуют курильщики, алкоголики, лица с хронической гипертонией 2 и особенно 3 степени.
Мужчины болеют чаще женщин, соотношение примерно два к одному. С чем это связано — доподлинно не известно. Предполагается, с тяжелой работой и склонностью к вредным привычкам.
Диагностика
Ведением больных с митральной недостаточностью и подозрениями на таковую занимаются кардиологи. Планирование радикального лечения ложится на плечи профильных хирургов.
Примерная схема обследования:
- Устный опрос. На ранних стадиях жалоб не будет вообще, позднее же симптомокомплекс налицо.
- Сбор анамнеза. Семейно истории, генетических факторов, уточнение вредных привычек и образа жизни.
- Выслушивание сердечного звука (аускультация), оценка частоты сокращений. Позволяет обнаружить аритмию на ранней стадии. Многие отклонения, однако, не определяются рутинными методами.
- Суточное мониторирование по Холтеру. АД выявляется на протяжении 24 часов с небольшими интервалами. Лучше проводить подобное мероприятия в условиях дома. Так результат будет точнее.
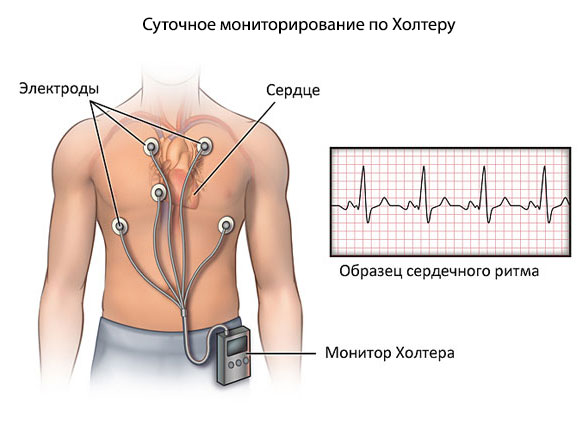
- Электрокардиография. Исследование ритма с помощью специального аппарата. Замечает малейшие отклонения в работе органа.
- Эхокардиография. Ультразвуковая методика. Направлена на выявление изменений со стороны миокарда. Классические находки — гипертрофия левого желудочка, расширение камер предсердий.
- Ангиография.
- По мере необходимости — МРТ или КТ.
Мероприятия проводятся постепенно. Если же наблюдается острое состояние, требуется следование минимальному перечню.
Симптомы митральной недостаточности могут быть неспецифичными, потому при подозрительных жалобах нужно госпитализировать пациента хотя бы на несколько дней для срочной оценки характера состояния.
Лечение
Терапевтическое воздействие сочетанное, с применением хирургических методик и консервативных путей. В зависимости от стадии. Превалируют те или иные способы. Основная характеристика курации — целесообразность.
Медикаментозное
Митральная недостаточность 1 степени устраняется медикаментами, при этом конкретный выбор препаратов ложится на плечи врача.
Примерная схема:
- Использовании антигипертензивных средств. От ингибиторов АПБ до антагонистов кальция и бета-блокаторов. Это классическое лечение гипертонической болезни и симптоматического повышения аретирального давления.
- Антиагреганты. Для нормализации реологических свойств крови. Текучесть является одним из главных качеств жидкой соединительной ткани. Назначается Аспирин Кардио.
- Статины. На фоне холестеринемии и атеросклероза в этой связи.
Иные патологические процессы, внекардиального рода, но обуславливающие саму недостаточность, устраняются соответственно.
При системной красной волчанке назначаются кортикостероиды и иммуносупрессоры, для восстановления при печеночной недостаточности гепатопротекторы и т.д.
Оперативное
Хирургические способы показаны несколько реже, это крайняя мера. На самом деле, даже недостаточность митрального клапана 2 степени еще не причина для вмешательства.
Основаниями для радикальной курации считаются жизненные показатели, в зависимости от степени их снижения. Возможно длительное динамическое наблюдение и применение медикаментов в рамках поддерживающей помощи.
Когда восстановление консервативным путем невозможно, без кардиохирургического вмешательства уже не обойтись.
Назначается:
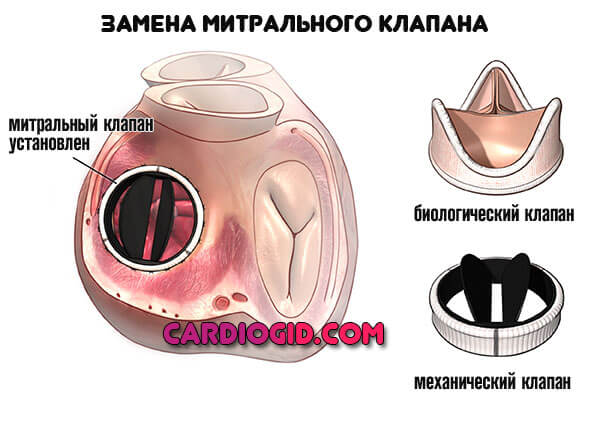
- протезирование (замена) митрального клапана на биологический, либо механический;
- иссечение спаек при стенозе;
- стентирование коронарных артерий, другие методы.
Особо тяжелые случаи требуют трансплантации органа. Это сродни смертному приговору, поскольку вероятность найти донора крайне мала даже в развитых государствах, тем более в отсталых странах.
Изменение образа жизни неэффективно. Разве что можно отказаться от курения и алкоголя. Народные средства строго противопоказаны. Недостаточность МК устраняется только классическими методами.
Прогноз и вероятные осложнения
Возможные последствия:
- Инфаркт миокарда.
- Остановка сердца.
- Полиорганная недостаточность.
- Инсульт.
- Кардиогенный шок.
- Отек легких.
Это потенциально летальные явления. Прогноз на фоне лечения благоприятен только на ранних стадиях. Выживаемость 85%. При длительном течении патологического процесса смертность достигает 60% в пятилетний период. При подключении осложнений — 90%. Ишемическая форма митральной недостаточности дает худший прогноз.
Дегенеративные изменения митрального клапана, такие как недостаточность — распространенный порок сердца. Частота определяется в 15% от всех врожденных и приобретенных состояний.
Лечение консервативное на начальной стадии или хирургическое на развитых этапах, под контролем кардиолога. Вероятность полного избавления от патологии мала на поздних стадиях. Процесс трудно обнаружить в начальный момент, но это лучшее время для терапии.
симптомы, лечение, степени, причины и признаки
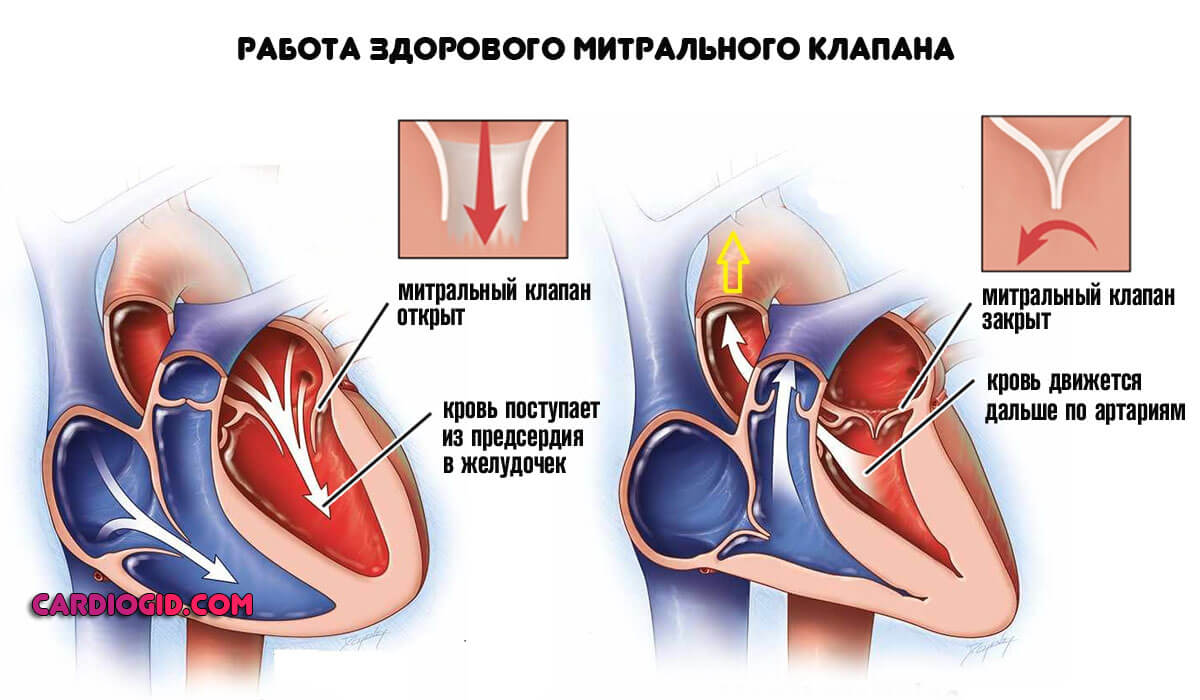
Под митральной недостаточностью в медицине понимают неполное смыкание клапана в момент систолы, в итоге часть крови поступает назад в левое предсердие, при этом объем крови и давление в нем растут. Затем кровь из левого предсердия поступает в левый желудочек, где также увеличивается ее объем и давление. В результате недостаточность митрального клапана приводит к повышению давления и образованию застоя в легочных сосудах. Движение крови в противоположном направлении, называется регургитацией.
В чистом виде митральная недостаточность встречается редко и составляет всего 5 % случаев. У взрослых наблюдается реже, чем у детей. Как правило, заболевание сочетается с другими пороками сердца, такими как митральный стеноз, аортальные пороки.
Классификация
Выделяют три степени митральной недостаточности в зависимости от того, насколько сильно выражена ригургитация.
- При 1 степени ток крови в левое предсердие незначительный (около 25 %) и наблюдается лишь у клапана. В связи с компенсацией порока пациент нормально себя чувствует, симптомы и жалобы отсутствуют. ЭКГ не показывает никаких изменений, при обследовании обнаруживаются шумы при систоле и слегка расширенные влево границы сердца.
- При 2 степени обратный поток крови достигает середины предсердия, крови забрасывается больше — от 25 до 50 % . Предсердие не может вытолкнуть кровь без повышения давления. Развивается легочная гипертензия. В этот период появляется одышка, частое сердцебиение во время нагрузок и в покое, кашель. На ЭКГ видны изменения в предсердии, при обследовании выявляются систолические шумы и расширение сердечных границ: влево — до 2 см, вверх и вправо — на 0,5 см.
- При 3 степени кровь доходит до задней стенки предсердия и может составлять до 90% систолического объема. Это стадия декомпенсации. Наблюдается гипертрофия левого предсердия, которое не может вытолкнуть все количество крови. Появляются отеки, увеличивается печень, повышается венозное давление. ЭКГ показывает наличие гипертрофии левого желудочка и митрального зубца. Прослушивается выраженный систолический шум, границы сердца значительно расширены.
Симптомы
Длительное время митральная недостаточность никак себя не проявляет и не вызывает какого-либо дискомфорта благодаря тому, что успешно компенсируется возможностями сердца. Больные не обращаются к врачу на протяжении нескольких лет, поскольку симптомы отсутствуют. Обнаружить дефект можно при выслушивании по характерным шумам в сердце, возникающим при поступлении крови назад в левое предсердие при сокращении левого желудочка.
При митральной недостаточности левый желудочек постепенно увеличивается в размерах, поскольку вынужден качать больше крови. В итоге усиливается каждое сердечное сокращение, и человек испытывает сердцебиение, особенно в положении лежа на левом боку.
Чтобы вместить лишнюю кровь, поступающую из левого желудочка, левое предсердие увеличивается в размере, начинает неправильно и слишком быстро сокращаться по причине фибрилляции предсердий. Насосная функция сердечной мышцы при митральной недостаточности нарушается в связи с неправильным ритмом. Предсердия не сокращаются, а дрожат. Нарушение кровотока приводит к тромбообразованию. При выраженной регургитации развивается сердечная недостаточность.
Таким образом, можно назвать следующие возможные признаки болезни, которые обычно появляются на поздней стадии недостаточности митрального клапана:
- сердцебиение;
- непродуктивный сухой кашель, который невозможно вылечить;
- отеки ног;
- одышка возникает при нагрузках, а затем и в покое в результате застоя крови в легочных сосудах.
Однако данные симптомы митральной недостаточности не могут быть основанием для постановки такого диагноза. Все эти признаки присутствуют и при других пороках сердца.
Причины
Данный порок может быть связан с поражением самого клапана или в связи с патологическими изменениями в миокарде и сосочковых мышцах. Относительная митральная недостаточность может развиваться и при нормальном клапане, который не закрывает отверстие, которое растянулось в результате увеличения левого желудочка. Причины могут быть следующие:
Диагностика
К основным диагностическим методам митральной недостаточности относят:
- осмотр и беседу с больным;
- электрокардиографию;
- рентгенографию грудной клетки;
- эхокардиографию.
При выслушивании врач может определить наличие митральной недостаточности по характерному звуку во время сокращения левого желудочка. Рентген грудной клетки и ЭКГ помогают обнаружить увеличение левого желудочка. Эхокардиография считается наиболее информативным методом диагностики митральной недостаточности и позволяет увидеть дефект клапана и оценить степень тяжести повреждения.
Лечение
Лечение митральной недостаточности зависит от тяжести порока и от причин возникновения. Лекарственные препараты применяются при фибрилляции предсердий, аритмии, для уменьшения ЧСС. Легкая и умеренная митральная недостаточность требует ограничения эмоциональных и физических нагрузок. Необходим здоровый образ жизни, от курения и употребления алкоголя нужно отказаться.
При выраженной НМК назначают хирургическое лечение. Операция по восстановлению клапана должна проводиться как можно раньше, пока не появились необратимые изменения левого желудочка.
При оперативном лечении недостаточности митрального клапана происходит его восстановление. Данная операция показана, если изменения клапана сердца незначительны. Это может быть пластика кольца, пластика створок, сужение кольца, замещение створок.
Есть и другой вариант — удаление поврежденного клапана и замена его на механический. Клапаносохраняющая операция не всегда может устранить регургитацию, но она позволяет уменьшить ее, а значит, и облегчить симптомы. В результате процесс дальнейшего повреждения сердца приостанавливается. Более эффективным методом считается протезирование. Однако при искусственном клапане есть риск тромбообразования, поэтому пациент вынужден постоянно принимать средства, препятствующие быстрому свертыванию крови. В случае повреждения протеза, необходимо сразу же его заменить.
Прогноз
Прогноз зависит от тяжести повреждения клапана и состояния миокарда. Выраженная недостаточность и неудовлетворительное состояние миокарда быстро приводят к тяжелому нарушению кровообращения. О неблагоприятном прогнозе можно говорить в случае присоединения хронической сердечной недостаточности. При этом смертность в течение года составляет 28 %. При относительной недостаточности МК исход болезни определяется тяжестью нарушения кровообращения и заболевания, приведшего к пороку.
При легкой и умеренной форме митральной недостаточности человек может длительное время сохранять работоспособность, если будет наблюдаться у кардиолога и следовать его советам. Болезнь на этих стадиях не является противопоказанием для рождения ребенка.
Недостаточность митрального клапана: лечение при 1, 2 и 3 степенях болезни и прогноз выздоровления

Митральная недостаточность — разновидность пороков сердца клапанного типа. Патогенез обусловливается неполным закрытием митрального отверстия, чему предшествуют нарушения строения створок, тканей, находящихся под клапанами.
Патология характеризуется регургитацией крови в левое предсердие из левого желудочка. Рассмотрим детально, что это такое, характер развития и клиническую картину течения недостаточности митрального клапана при 1, 2 и 3 степенях заболевания, методы его лечения и прогноз возвращения к нормальной жизни.
Описание заболевания
НМК (недостаточность митрального клапана) является самой популярной сердечной аномалией. Из всех заболевших 70% страдают изолированной формой НМК. Обычно ревматический эндокардит является главной первопричиной развития заболевания. Часто через год после первой атаки состояние сердца приводит к хронической недостаточности, вылечить которую довольно сложно.
К наибольшей группе риска относятся люди, заболевшие вальвулитом. Эта болезнь повреждает створки клапана, вследствие чего они подвергаются процессам сморщивания, деструкции, постепенно становятся более короткими по сравнению с первоначальной длиной. Если вальвулит находится на поздней стадии, развивается кальциноз.
Дополнительно вследствие перечисленных болезней сокращается протяженность хорд, происходят дистрофические и склеротические процессы в папиллярных мышцах.
Септический эндокардит приводит к деструкции многих сердечных структур, поэтому НМК имеет наиболее сильные проявления. Створки клапана примыкают друг к другу недостаточно плотно. При их неполном закрытии через клапан происходит слишком сильный выход крови, что провоцирует ее перезагрузку и образование застойных процессов, увеличение давления. Все признаки приводят к нарастающей недостаточности МК.
Причины и факторы риска
НМК страдают люди, обладающие одной или несколькими из следующих патологий:

- Врожденная предрасположенность.
- Синдром соединительнотканной дисплазии.
- Пролапс митрального клапана, отличающийся регургитацией 2 и 3 степени.
- Деструкция и обрыв хорд, разрыв створок МК вследствие получения травм в области груди.
- Разрыв створок и хорд при развитии эндокардита инфекционный природы.
- Деструкция аппарата, объединяющего клапаны, при эндокардите, произошедшем вследствие заболеваний соединительной ткани.
- Инфаркт части митрального клапана с последующим формированием рубца в подклапанной области.
- Изменение формы створок и тканей, находящихся под клапанами, при ревматизме.
- Увеличение митрального кольца при дилатационной кардиомиопатии.
- Недостаточность функции клапана при развитии гипертрофической кардиомиопатии.
- Недостаточность МК вследствие проведения операции.
Митральная недостаточность часто сопровождается и другим пороком — стенозом митрального клапана.
Виды, формы, стадии
При НМК оценивается общий ударный объем крови левого желудочка. В зависимости от его количества заболевание разделяется на 4 степени тяжести (в процентах указывается часть крови, которая перераспределяется неправильно):
- I (наиболее мягкая) — до 20 %.
- II (умеренная) — 20-40 %.
- III (средняя форма) — 40-60 %.
- IV (самая тяжелая) — свыше 60 %.
По формам течения заболевание можно разделить на острое и хроническое:

При определении особенностей передвижения митральных створок выделяют 3 типа классификации патологии:
- 1 — стандартный уровень подвижности створок (при этом болезненные проявления заключаются в дилатации фиброзного кольца, прободении створок).
- 2 — деструкция створок (наибольший урон принимают хорды, так как происходит их вытягивание или разрыв, также проявляется нарушение целостности сосочковых мышц.
- 3 — снижение подвижности створок (вынужденное соединение комиссур, сокращение протяженности хорд, а также их сращивание).
Опасность и осложнения
При постепенном прогрессировании НМК проявляются такие нарушения:
- Развитие тромбоэмболии на почве постоянного застоя большой части крови.
- Тромбоз клапана.
- Инсульт. Большое значение в факторах риска развития инсульта занимает произошедший ранее тромбоз клапана.
- Мерцательная аритмия.
- Симптомы хронической сердечной недостаточности.
- Митральная регургитация (частичный отказ от выполнения функций митральным клапаном).
Недостаточность митрального клапана — разновидность пороков сердца клапанного типа. Патогенез обусловливается неполным закрытием митрального отверстия, чему предшествуют нарушения строения створок, тканей, находящихся под клапанами. Патология характеризуется регургитацией крови в левое предсердие из левого желудочка.
Симптомы и признаки
Тяжесть и выраженность МКТ зависит от степени ее развития в организме:
- 1 стадия заболевания не имеет специфических симптомов.
- 2 стадия не позволяет больным осуществлять физическую нагрузку в ускоренном режиме, так как незамедлительно проявляется одышка, тахикардия, болевые ощущения в грудной клетке, сбивание ритма сердца, неприятные ощущения. Аускультация при митральной недостаточности определяет повышенную интенсивность тона, наличие шумового фона.
- 3 стадия характеризуются недостаточностью левого желудочка, патологиями гемодинамики. Пациенты страдают постоянной одышкой, ортопноэ, ускорением ритма сердца, чувствуют дискомфорт в груди, их кожные покровы бледнее, чем в здоровом состоянии.
Узнайте больше о митральной недостаточности и гемодинамике при ней из видео-ролика:
Когда обращаться к врачу и к какому
При выявлении характерных для МКТ симптомов необходимо незамедлительно обратиться к кардиологу, чтобы остановить болезнь на ранних стадиях. В этом случае можно избежать необходимости в консультации с другими врачами.
Иногда есть подозрения на ревматоидную этиологию возникновения болезни. Тогда следует посетить ревматолога для постановки диагноза и прописывания надлежащего лечения. Если появляется надобность в оперативном вмешательстве, лечение и последующее устранение проблемы проводит кардиохирург.
Симптомы митральной недостаточность могут быть похожи на признаки других приобретенных пороков сердца. Больше о том, как они проявляются, мы писали здесь.
Диагностика
Распространенные методы выявления НМК:
- Физикальный. Оценивается скорость и равномерность пульса, особенности изменений артериального давления, выраженность шумов в легких систолического характера.
Врачи при обследовании обращают внимание на характер дыхания пациента. При заболевании одышка не прекращается даже при перемещении больного в горизонтальное положение, проявляется при исключении отвлекающих факторов, физических и психических раздражителей. При осмотре отмечается пастозный внешний вид стоп и голеней, понижение диуреза.
- Электрокардиография. Определяет интенсивность биоэлектрических потенциалов сердца при его функционировании. Если патология переходит на терминальную стадию, отмечается выраженная аритмия.
- Фонокардиография. Позволяет визуализировать шумы при работе сердца, а также изменения его тонов. Аускультация показывает:
- Апекскардиография. Позволяет увидеть колебания верхней части грудной клетки, происходящие на низкой частоте.
- Эхокардиография. Ультразвуковая диагностика, выявляющая все особенности работы и движений сердца. Требует внимательности и навыков от проводящего ее специалиста.
- Рентген. На снимке отображается картина участков поражений сердечных мышц, клапанов и соединительной ткани. Можно не только выявить больные участки, но и определить абсолютно здоровые области. Этот способ используется только со 2 стадии развития патологии.

Больше о симптоматике и диагностике узнайте из видео:
Необходимо различать НМК от других патологий сердца:
- Миокардита в тяжелой форме.
- Врожденных и приобретенных пороков сердца смежной этиологии.
- Кардиомиопатии.
- Пролапса МК.
Методы терапии
При выраженных симптомах НМК больному показано хирургическое вмешательство. Неотложно операцию выполняют по следующим причинам:

- На второй и более поздних стадиях при том, что объем выброса крови составляет от 40 % ее общего количества.
- При отсутствии эффекта от антибактериальной терапии и усугублении эндокардита инфекционного характера.
- Усиленные деформации, склероз створок и тканей, располагающихся в подклапанном пространстве.
- При наличии признаков прогрессирующей дисфункции левого желудочка совместно с общей сердечной недостаточностью, протекающей на 3-4 степени.
- Сердечная недостаточность на ранних стадиях также может стать причиной для операции, однако для образования показаний должна выявиться тромбоэмболия значительных по размеру сосудов, располагающихся в большом круге кровообращения.
Практикуются такие операции:
- Клапаносохраняющие реконструктивные операции необходимы для коррекции НМК в детском возрасте.
- Комиссуропластика и декальцинация створок показаны при выраженной недостаточности МК.
- Хордопластика предназначена для нормализации подвижности створок.
- Транслокация корд показана при их отпадении.
- Фиксирование частей папиллярной мышцы осуществляется с использованием прокладок из тефлона. Это необходимо при разделении головки мышцы с остальными составляющими.
- Протезирование хорд необходимо при их полной деструкции.
- Вальвулопластика позволяет избежать ригидности створок.
- Анулопластика предназначена для избавления больного от регургитации.
- Протезирование клапана осуществляется при его сильной деформации или развитии непоправимого и мешающего нормальной жизнедеятельности фибросклероза. Используются механические и биологические протезы.
Узнайте о малоинвазильных операциях при этом заболевании из видео-ролика:
Чего ждать и меры профилактики
При развитии НМК прогноз определяет степень тяжести течения болезни, то есть уровень регургитации, появление осложнений и необратимых изменений сердечных структур. Выживаемость на протяжении 10 лет после постановки диагноза выше, чем при аналогичных тяжелых патологиях.
Если недостаточность клапана проявляется в умеренной или средней форме, женщины имеют возможность вынашивать и рожать детей. Когда заболевание приобретает хроническое течение, все пациенты должны ежегодно делать УЗИ и посещать кардиолога. При появлении ухудшений следует наносить визиты в больницу чаще.
При ухудшении состояния предпринимается хирургическое вмешательство, поэтому пациенты должны всегда быть готовы к данной мере излечения от болезни.
Профилактика НМК заключается в недопущении или скорейшем лечении вызывающих данную патологию болезней. Все заболевания или проявления недостаточности митрального клапана из-за его неправильной или сниженной клапана нужно быстро диагностировать и проводить своевременное лечение.
НМК является опасной патологией, приводящей к тяжелым деструктивным процессам в ткани сердца, поэтому нуждается в надлежащем лечении. Больные при соблюдении рекомендаций врача могут через некоторое время после начала лечения вернуться к нормальной жизни и вылечить нарушение.
Ревматическая недостаточность митрального клапана (I05.1)
В стадии компенсации митральной недостаточности субъективных ощущений не бывает. Больные могут выполнять значительную физическую нагрузку, и порок может быть выявлен случайно при медицинском осмотре.
Основные проявления:
1. Одышка при физической нагрузке и сердцебиение — возникают при снижении сократительной функции левого желудочка и повышении давления в малом круге кровообращения.
2. Приступы сердечной астмы и одышка в покое — возможны при нарастании застойных явлений в малом круге (капиллярах).
3. Кашель (сухой или с отделением небольшого количества мокроты, часто с примесью крови) — появляется при развитии хронических застойных явлений в легких.
4. Отеки на ногах и боль в правом подреберье (вследствие увеличения печени и растяжения ее капсулы — появляются при нарастании симптомов правожелудочковой недостаточности.
5. При недостаточности митрального клапана чаще, чем при митральном стенозе, больных беспокоит ноющая, давящая, колющая боль в области сердца, не всегда связанная с физической нагрузкой.
Внешний вид больного не изменяется. АкроцианозАкроцианоз — синюшная окраска дистальных частей тела (пальцев, ушных раковин, кончика носа) вследствие венозного застоя, чаще при недостаточности правого сердца
может отмечаться при нарастании застойных явлений в малом круге кровообращения.
При значительной регургитации слева от грудины наблюдается сердечный горбГорб сердечный — определяемое на глаз выпячивание в прекардиальной области при некоторых (преимущественно врожденных) пороках сердца, развивающееся в результате длительного давления увеличенных отделов сердца на переднюю стенку грудной клетки
— следствие выраженной гипертрофииГипертрофия — разрастание какого-либо органа, его части или ткани в результате размножения клеток и увеличения их объема
левого желудочка, особенно если порок развился в детском возрасте. Определяется усиленный и разлитой верхушечный толчок, локализующийся в пятом межреберье кнаружи от среднеключичной линии, свидетельствующий о гипертрофииГипертрофия — разрастание какого-либо органа, его части или ткани в результате размножения клеток и увеличения их объема
и усиленной работе левого желудочка.
При аускультации сердца определяется:
1. Ослабление или полное отсутствие I тона сердца, что обусловлено нарушением механизма захлопывания митрального клапана (отсутствием «периода замкнутых клапанов»), а также волной регургитации.
2. Акцент II тона над легочной артерией обычно выражен умеренно и возникает при развитии застойных явлений в малом круге кровообращения. Часто над легочной артерией выслушивается также расщепление II тона, связанное с запаздыванием аортального компонента тона, так как период изгнания увеличенного количества крови из левого желудочка становится более продолжительным.
3. Часто на верхушке сердца определяется глухой III тон, возникающий вследствие того, что увеличенное количество крови из левого предсердия усиливает колебания стенок желудочка.
4. Систолический шум — наиболее характерный аускультативный симптом при митральной недостаточности. Он возникает в результатепрохождения волны регургитации из левого желудочка в левое предсердие через относительно узкое отверстие между неплотно сомкнутыми створками митрального клапана.
Шум хорошо выслушивается на верхушке сердца, проводится в левую подмышечную область и вдоль левого края грудины, интенсивность его варьирует в широких пределах.
Тембр шума различный — мягкий, дующий или грубый, что может сочетаться с пальпаторно ощутимым систолическим дрожанием на верхушке.
Систолический шум может занимать часть систолы или всю систолу (пансистолический шум). Чем громче и продолжительнее систолический шум, тем тяжелее митральная недостаточность.
Недостаточность митрального клапана — справочник болезней — ЗдоровьеИнфо
Лечение недостаточности митрального клапана зависит от тяжести, наличия симптомов и их прогрессии. Цель лечения – улучшить работу сердца, уменьшив симптомы и будущие осложнения.
Внимательное наблюдение
Некоторые люди, особенно с умеренной недостаточностью, могут не нуждаться в лечение. Однако, их состояние может требовать наблюдения у врача. Вам могут потребоваться регулярные обследования.
Лекарства
К сожалению, нет лекарств, которые могут вылечить недостаточность митрального клапана. Однако, врач может выписать некоторые препараты, которые помогут контролировать симптомы, уменьшить застой жидкости, уменьшить частоту сердцебиений. Снижение артериального давления может предотвратить или замедлить прогрессию митральной недостаточности.
Врач может прописать следующие препараты:
- Диуретики (мочегонные) для уменьшения застоя жидкости в легких и отеков в других местах.
- Антикоагулянты для предотвращения образования тромбов. В частности, врач может включить сердечный аспирин.
- Бета-блокаторы или блокаторы кальциевых каналов для контролирования частоты сердцебиений и для лучшего наполнения сердца кровью.
- Антиаритмики для лечения мерцательной аритмии или других нарушений ритма, связанных с митральным стенозом.
- Антибиотики для профилактики ревматической лихорадки, если она была причиной митрального стеноза.
Операции
Вам может потребоваться операция даже если у вас нет симптомов. Последние рекомендации по хирургии митрального клапана говорят, что ранняя операция показана некоторым людям с первичной митральной недостаточностью даже при отсутствии симптомов.
Обсудите риски и пользу каждой операции с вашим врачом.
Исправление митрального клапана. При такой операции сохраняется ваш клапан. Для большинства людей с митральной недостаточностью это лучше, чем замена. Хирург может исправить клапан, соединив створки или убрав лишнюю ткань, чтобы створки могли закрываться плотно.
Замена митрального клапана. Если ваш митральный клапан нельзя исправить, то вам показана замена клапана. Хирург убирает клана и заменяет его на механический или биологический искусственный клапан. Это происходит во время открытой операции на сердце.
- Механические клапаны делаются из метала. Они прочные, но несут риск образования тромбов на клапане. Если у вас будет механический клапан, то вам придется принимать антикоагулянт (Варфарин) всю жизнь, что предотвратить образование тромбов.
- Биологические клапаны, которые могут быть свиными, коровьими или человеческими, часто сужаются со временем, и их придется заменять. Ваш доктор обсудит с вами риски и пользу каждого типа клапана. Замена митрального клапана может избавить вас от стеноза и его симптомов.
Малоинвазивные операции
Как правило замена или исправление митрального клапана требует открытой операции. Малоинвазивные опции доступны в некоторых медицинских центрах. При таких процедурах операция проводится через несколько маленьких надрезов или с помощью катетеров, которые вводятся в сосуды.
- Робот-ассистированная операция на сердце. При этой операции хирурги использует руки робота, чтобы имитировать специфические маневры при открытых операциях. Хирурги сидит за специальной консолью и видит ваше сердце в увеличенном разрешении высокого качества на мониторе. Движения хирурга передаются роботу на операционном столе, которые двигаются, как человеческие запястья. У операционного стола, команда хирургов ассистирует с процедурой и заменяет хирургические инструменты на руках робота.
- Торакоскопическая операция. При этой операции хирурги вводит длинную тонкую трубочку с камерой на кончике в грудную клетку через маленький разрез. Операция проводится с помощью специальных длинных инструментов, которые вводятся через маленькие разрезы между ребрами.
- Министернотомия. Маленький разрез проводится через грудину. Иногда определенные факторы делают этот метод оптимальным и наиболее безопасным.
Малоинвазивные операции ассоциированы с меньшей болью, более короткой госпитализацией и меньшим количеством осложнений. Однако, эти операции имеют свои четкие показания. Поговорит с вашим врачом о различных вариантах хирургического лечения.
Если вам сделали операцию по замене митрального клапана, вам потребуется принимать профилактически антибиотики перед некоторыми стоматологическими и медицинскими процедурами из-за риска воспаления тканей сердца (эндокардит).
Митральная недостаточность (митральная регургитация) — Классификация и диагностика
ПРОДОЛЖИТЬ УЧИТЬСЯ
НАЧАТЬ СЕЙЧАС
ПРОДОЛЖИТЬ УЧИТЬСЯ
НАЧАТЬ СЕЙЧАС
- COVID-19
- Ресурсы по COVID-19
- Концептуальная карта COVID-19
- COVID-19 Осложнения
- Видеокурс по COVID-19
- Интерактивные досье по COVID-19
- Студенты: советы по обучению дома
- Студенты: профессиональные советы преподавателей по сложным темам
- Учреждения: обеспечение непрерывности медицинского обучения
- СТУДЕНТОВ
- Lecturio Medical
- Lecturio Nursing
- Медицинский осмотр
- USMLE Шаг 1
- USMLE Step 2
- COMLEX Уровень 1
- COMLEX Уровень 2
- MCAT
- Больше экзаменов
- MCCQE Часть 1
- AMC CAT
- ПЛАБ
- Медицинские курсы
- Доврачебный
- Доклинические исследования по субъектам
- Доклинические по системам
- Клинические знания
- УЧРЕЖДЕНИЙ
.
Недостаточность митрального клапана

Митральная недостаточность — это состояние, при котором митральный клапан, соединяющий левый желудочек и левое предсердие, не может плотно закрываться во время сокращения, что вызывает обратный ток крови в левом желудочке.
Ведущие израильские специалисты в лечении клапанов сердца.
Недостаточность митрального клапана может быть острой или хронической.Причина выхода клапана из строя — повреждение любой части клапана. Тяжелая недостаточность может быть вызвана, например, инфарктом миокарда, в результате которого повреждены мышцы, ответственные за работу клапана. Кроме того, это может быть травма или инфекционный эндокардит. Неудача может быть вызвана хронической ревматической болезнью сердца, пролапсом митрального клапана, врожденными пороками клапана, ишемической болезнью сердца и гипертрофической кардиомиопатией.
Хроническая недостаточность часто возникает в результате ишемии, а также у пациентов, переживших инфаркт миокарда.У таких пациентов из-за обратного кровотока происходит постепенное расширение левого желудочка и левого предсердия, что сильно влияет на систолическую функцию, а также приводит к повышению конечного диастолического давления, давления левого желудочка и отека легких. Это вызывает значительное снижение сердечной функции.
Пациенты с пролапсом митрального клапана страдают от дегенерации клапана, обычно из-за увеличения клапанного кольца. Врачи считают, что пролапс митрального клапана у большинства пациентов связан с различными заболеваниями коллагеновых волокон соединительной ткани.Заболевание может привести к увеличению давления на сердечную мышцу, функция вызывает дальнейшее разрушение клапана и увеличивает риск печеночной недостаточности.
Обычно пролапс клапана часто встречается у женщин, в относительно молодом возрасте (до 30 лет). Заболевание может проявляться в самых разных клинических формах. Следует отметить, что большинство пациентов не испытывают симптомов на протяжении всей жизни, но некоторые из них могут страдать тяжелой аритмией или клапанной недостаточностью, что требует хирургического вмешательства.
Клинические симптомы у пациентов с недостаточностью митрального клапана: утомляемость, одышка при физической нагрузке и в положении лежа на спине, застой в печени, отек лодыжек, увеличение яремной вены, асцит, повреждение других клапанов, например трехстворчатый клапан.
Диагностика недостаточности митрального клапана.
Для выявления проблемы необходим физический осмотр и визуальная диагностика.
Обычно артериальное давление у пациентов с хроническими заболеваниями в норме.При прослушивании сердца можно обнаружить систолические шумы.
ЭКГ. Электрокардиограмма может указывать на гипертрофию левого желудочка и часто указывает на фибрилляцию предсердий.
Эхокардиография. Используется для подтверждения диагноза, определения степени пролапса клапана, гипертрофии желудочков и других важных характеристик.
Рентген. Может продемонстрировать увеличение размера левого желудочка.Увеличение может быть очень значительным на более поздних стадиях болезни. Иногда сопровождается отеками.
Лечение недостаточности митрального клапана.
Лечение пациентов с хроническими заболеваниями часто зависит от факторов неудач. В случае фибрилляции предсердий могут быть назначены антиагреганты для предотвращения образования тромбов. У бессимптомных пациентов следует проводить оценку функции левого желудочка и фибрилляции предсердий или легочной гипертензии.Если это подтвердится, можно считать ремонт клапана. Хотя это лечение также может быть рекомендовано пациентам без фибрилляции предсердий или легочной гипертензии. При значительной травме левого желудочка также может быть рекомендовано восстановление клапана, а при необходимости замена клапана сердца.
Пациенты со значительно более низкими показателями сердечной функции (фракция выброса менее 30%) повышают операционные риски и снижают прогноз выживаемости.
Решение о проведении вальвулопластики или открытой операции зависит от степени дисфункции клапана.
Этот метод обычно является первым методом лечения и осуществляется путем катетеризации. Во время процедуры врач вводит тонкую трубку через вену на ноге и подводит ее к сердцу. Внутри очага поражения установлено специальное кольцо с клапаном, которое представляет собой клапан, обеспечивающий его нормальное функционирование.
Замена митрального клапана проводится на открытом сердце опытным кардиологом.
Лечение пациентов с пролапсом митрального клапана, в прошлом перенесших эндокардит, проводится во избежание рецидива.Пациенту с болью в груди и легким пролапсом могут быть рекомендованы бета-адреноблокаторы для снижения нагрузки на сердце. Пациенты, перенесшие преходящую ишемическую атаку, должны лечиться антитромбоцитарными препаратами, такими как аспирин и, при необходимости, варфарин.
Корректировку клапана можно рекомендовать только в случаях серьезного отказа клапана.
Наши врачи
.
Хроническая недостаточность митрального клапана у собак: последние достижения в диагностике и лечении
3.1. Медицинский осмотр
Шум в сердце является важным признаком физического осмотра. В зависимости от степени тяжести клиницисты могут услышать шум в сердце различной степени до появления клинических признаков. На ранних стадиях ЦМВИ шум в сердце может быть локализованным и слабым по шкале 1 ~ 2/6 на левой вершине. На поздних стадиях ЦМВИ шум в сердце постепенно излучается и становится громче и обычно представляет собой систолический регургитирующий шум крещендо-декрещендо (рис. 2А).Недавнее исследование показало, что степень шума в сердце тесно связана с тяжестью ЦМВИ [24].
Рисунок 2.
(A) Фонокардиограмма у собак с ЦМВИ. Шум в сердце постепенно излучается и становится громче и обычно представляет собой систолический шум с отрыгиванием типа крещендо-декрещендо. (B) ЭКГ у собак с ЦМВИ. P-митральный (широкий зубец P), а также широкий и высокий комплексы QRS, указывающие на дилатацию ЛП и ЛЖ.
3.2. Лабораторные исследования
Общие лабораторные данные у собак с ЦМВИ являются нормальными или слегка повышенными по химическим профилям почек и / или печени, вероятно, из-за скопления и плохой перфузии тела [25].В одном недавнем исследовании оценивали печеночную панель у собак на разных стадиях сердечной недостаточности, вызванной ЦМВИ [26].
Сывороточные уровни ALT и GGT были статистически значимо выше в группах ISACHC II и III ( p <0,05), в то время как уровни AST, альбумина, холестерина и общего билирубина достоверно не различались между группами. Уровень NT-proBNP также был значительно выше в группах ISACHC II и III ( p <0,05), хотя уровень значимо не отличался в группе ISACHC I.Корреляции между уровнями АСТ, альбумина, холестерина и общего билирубина с эхокардиографическими показателями не выявлено. Уровень NT ‐ proBNP коррелировал с большинством эхокардиографических показателей (LA / Ao, LVID / Ao, E ‐ peak, EDVI, r > 0,7) и АЛТ ( r = 0,701) и GGT ( r = 0,782. ). Это исследование выявило биохимические доказательства повреждений печени у собак с поздней стадией ЦМВИ [26].
Плохая перфузия тканей от CMVI вызывает панкреатит у собак, на что указывают концентрации липазы поджелудочной железы в сыворотке крови.В одном недавнем исследовании оценивалась распространенность панкреатита у 62 собак, принадлежащих клиентам, включая 40 собак с различными стадиями сердечной недостаточности от ЦМВИ и 22 здоровых собак соответствующего возраста [27]. В этом исследовании концентрации иммунореактивности липазы поджелудочной железы (cPLI) в сыворотке крови собак определяли с помощью количественного теста cPLI в группах здоровых и CMVI. Концентрация cPLI в сыворотке составляла 54,0 мкг / л (IQR: 38,0–78,8 мкг / л) в контроле, 55,0 мкг / л (IQR: 38,3–88,8 мкг / л) в ISACHC I, 115,0 мкг / л (IQR: 45,0–179,0 мкг). / L) в ISACHC II и 223.0 мкг / л (IQR: 119,5–817,5 мкг / л) в ISACHC III. Кроме того, была обнаружена тесная корреляция концентрации cPLI в сыворотке крови в соотношении левого предсердия и аорты (LA / Ao) ( r = 0,597; P = 0,000) и тяжести сердечной недостаточности ( r = 0,530; P = 0,000). Это исследование показало, что ЦМВИ связан с повреждением поджелудочной железы при застойной сердечной недостаточности из-за ЦМВИ [27].
Снижение скорости клубочковой фильтрации (СКФ) — частое осложнение поздних стадий сердечной недостаточности (СН).Удобная и точная оценка СКФ была бы полезна для раннего выявления почечной недостаточности у собак с СН. Одно недавнее исследование оценивало снижение СКФ на поздних стадиях HF от CMVI с использованием почечных маркеров, включая концентрации цистатина C (Cys-C) и симметричного диметиларгинина (SDMA) в сыворотке [28]. В этом исследовании приняли участие 43 собаки, принадлежащие клиенту, из них 33 собаки с разными стадиями приливов по ЦМВИ и 10 здоровых собак соответствующего возраста. Концентрации Cys-C и SDMA в сыворотке наряду с другими почечными (т.е.(например, азот мочевины и креатинин) и эхокардиографические маркеры оценивали у здоровых собак и собак с ЦМВИ. Концентрация Cys-C в сыворотке крови составляла 1,4 ± 0,4 мг / л в контроле, 2,1 ± 0,9 мг / л в ISACHC I, 2,9 ± 0,8 мг / л в ISACHC II и 3,6 ± 0,6 мг / л у собак ISACHC III, тогда как SDMA в сыворотке. концентрации составляли 8 ± 2 мкг / дл в контроле, 14 ± 3 мкг / дл в ISACHC I, 18 ± 6 мкг / дл в ISACHC II и 22 ± 7 мкг / дл у собак ISACHC III. Наблюдалась тесная корреляция концентраций Cys-C и SDMA в сыворотке с креатинином сыворотки, азотом мочевины и тяжестью приливов.Это исследование показало, что СКФ была снижена у собак с ЦМВИ с более ранними стадиями СН [28].
3.3. Сердечные биомаркеры
В последние годы были разработаны сердечные биомаркеры, позволяющие дифференцировать сердечные и респираторные заболевания, чтобы оценить прогресс сердечной недостаточности у собак и кошек. Есть много сердечных биомаркеров. Идеальные биомаркеры должны отражать терапевтический ответ, патофизиологию сердечных заболеваний, помогать в ранней диагностике ЗСН и быть применимыми на различных этапах синдрома от до начала его клинических проявлений до его конечной стадии.Сердечные биомаркеры используются в качестве диагностических инструментов [29], прогностического индикатора [30] и системы мониторинга [31] для CHF.
Тропонины являются маркером некроза и ишемии миокарда и, как было обнаружено, тесно связаны с тяжестью сердечной недостаточности у собак [32] и кошек [33], хотя они часто повышаются при многих некардиальных заболеваниях [34–36]. Натрийуретические пептиды (НП) представляют собой маркеры, высвобождающие гемодинамический стресс на сердце [37], реагирующие на увеличение объема / перегрузку давлением [37]. Концентрация N-концевого прогормона натрийуретического пептида головного мозга (NT-proBNP) в плазме хорошо коррелирует с тяжестью сердечной недостаточности у собак [38], хотя на уровень NT-proBNP могут влиять некардиальные факторы, такие как масса тела и состояние почек. функция [39].Cardiopet ® proBNP — это коммерчески доступный диагностический тест. По данным производителя (Idexx, США), собаки с уровнем сывороточного NT-proBNP <900 пмоль / л могут не иметь сердечной недостаточности, в то время как собаки с концентрацией 900–1800 пмоль / л могут иметь сердечную недостаточность, но требуются дополнительные дискриминационные тесты. У собак с концентрацией> 1800 пмоль / л может быть более высокая вероятность сердечной недостаточности. С-реактивный белок (CRP) — это белок-реагент острой фазы [40, 41], уровень которого повышается при некоторых заболеваниях у собак [42–47]. Хотя уровень CRP повышен у собак с CMVI, концентрация CRP не была связана с наличием CHF или степени шума [48].
3.4. Электрокардиограмма
Основными результатами электрокардиографии (ЭКГ) у собак с ЦМВИ являются митральный P (широкий зубец P) и широкий и высокий комплексы QRS, указывающие на дилатацию ЛП и ЛЖ (рис. 2В) [49]. Тахикардия может возникать стойко или периодически по мере прогрессирования ЦМВИ [50, 51]. Хотя фибрилляция предсердий часто наблюдается у собак крупных пород с ЦМВИ, она редко встречается у собак мелких пород. Однако, если у собак ранняя стадия ЦМВИ, на ЭКГ не будет никаких отклонений от нормы [23].Признаки ЭКГ, указывающие на гипоксическое повреждение миокарда (т. Е. Размытие ST), можно увидеть у собак с поздней стадией сердечной недостаточности [52].
3.5. Рентгенография грудной клетки
Рентгенография грудной клетки — это диагностический тест выбора у собак с ЦМВИ [23]. Расширение сосудов ЛП / ЛЖ и легочных вен является обычным явлением при рентгенографии грудной клетки (рис. 3) [23, 53, 54]. Другие рентгенологические признаки, указывающие на левостороннюю сердечную недостаточность, включая дорсальное смещение трахеи, сжатие и / или возвышение левого главного стволового бронха, а также разделяющий вид левого и правого стволовых бронхов, могут быть замечены по мере прогрессирования заболевания (Рисунок 3) [ 55].На поздних стадиях рентгенологические признаки, связанные с отеком легких (например, нагрубание легочных вен, перибронхиальный рисунок, воздушные бронхограммы), в большинстве случаев могут быть очевидны [23]. Кроме того, при сочетании осложнений с легочной гипертензией (ЛГТ) могут наблюдаться рентгенологические признаки, указывающие на правостороннюю сердечную недостаточность (например, гепатомегалию, асцит) [23].
Рис. 3.
Рентгенография грудной клетки у собак с ЦМВИ. Увеличение сосудов ЛП / ЛЖ и легочной вены является частым обнаружением при рентгенографии грудной клетки.По мере прогрессирования заболевания можно заметить другие рентгенологические признаки, указывающие на левостороннюю сердечную недостаточность, включая дорсальное смещение трахеи, сжатие и / или подъем левого главного стволового бронха и разделение левого и правого стволовых бронхов. (A) Вентродорсальная проекция. (B) Правая боковая проекция.
3.6. Эхокардиография
Трансторакальное эхокардиографическое исследование является неинвазивным методом диагностики и может помочь идентифицировать поражения митрального клапана и определить степень тяжести МР.Эхокардиография может также оценить его влияние на ремоделирование сердца, функцию миокарда, давление наполнения левого желудочка и давление в легочной артерии [56–61].
Поражение митрального клапана можно определить с помощью двумерной эхокардиографии и М-режима. Поражения митрального клапана, связанные с ЦМВИ, небольшие и гладкие, создавая булавовидный вид на концах створок на ранних стадиях заболевания, но могут стать большими и нерегулярными во время прогрессирования заболевания (Рисунок 4B) [56, 62, 63].Пролапс митрального клапана, который характеризуется загибом одной или обеих створок назад в камеру левого предсердия во время систолы, обычно встречается у собак с ЦМВИ (рис. 4А) [7, 64]. В одном недавнем исследовании тяжесть пролапса митрального клапана значимо коррелировала с тяжестью MR [64]. У собак передняя створка митрального клапана поражается чаще, чем задняя [64]. Аномальный ход [т.е. наклон сниженной фракции выброса (ФВ)] и утолщение передней митральной створки также можно обнаружить при эхокардиографии в М-режиме (рис. 5А).
Рис. 4.
Двухмерная и цветная доплеровская эхокардиография у собак с ЦМВИ. (A) Пролапс митрального клапана, который характеризуется загибом одной или обеих створок назад в камеру левого предсердия во время систолы, обычно встречается у собак с ЦМВИ. Тяжесть пролапса митрального клапана достоверно коррелировала с тяжестью МР. (B) Поражения митрального клапана, связанные с ЦМВИ, большие и нерегулярные на поздней стадии ЦМВИ. У собак передняя створка митрального клапана поражается чаще, чем задняя.(C) Цветная допплеровская визуализация в 2D-эхокардиографии выявила тяжелые регургитирующие струи из левого желудочка в левое предсердие во время систолы и широко используется для обнаружения и оценки МР у собак с ЦМВИ. (D) МРТ также можно обнаружить с помощью цветной эхокардиографии в M-режиме на короткой оси ЛЖ. LV, левый желудочек; CT — сухожильные хорды; AMV, передний митральный клапан; PMV, задний митральный клапан; ПЖ, правый желудочек; РА, правое предсердие.
Рис. 5.
Эхокардиография в 2D и M-режимах у собак с ЦМВИ.(A) Аномальный ход (уменьшение наклона EF) и утолщение передней митральной створки можно обнаружить при эхокардиографии в M-режиме. (B) Эксцентрическая гипертрофия, которая характеризуется увеличением конечных диастолических размеров левого желудочка (EDV), встречается у собак с CMVI. (C) — (D) Гемодинамически значимая хроническая МР может вызвать перегрузку объемом, которая впоследствии может увеличить объем ЛЖ и ЛП и может привести к дилатации ЛП и ЛЖ. Степень увеличения левого предсердия, которая оценивается по соотношению левого предсердия к аорте (LA / Ao) в 2D- и M-режиме эхокардиографии и тесно коррелирует с тяжестью сердечной недостаточности.
Разрыв сухожильных хорд также является частой эхокардиографической находкой у собак с ЦМВИ [64]. Видно, что створка митрального клапана направлена назад в левое предсердие (ЛП) во время систолы и изогнута назад в выходном тракте левого желудочка во время диастолы [65–67]. Сухожильные хорды передней створки митрального клапана чаще разрываются у собак [68].
Клинически важно оценить тяжесть МР у собак с ЦМВИ. Цветная допплеровская визуализация (CDI) широко используется для обнаружения и оценки МРТ у собак с ЦМВИ (рисунки 4C, D и 6B).Отношение максимальной площади сигналов регургитирующей струи к области левого предсердия (ARJ / LAA), которое является максимальным отношением сигнала области регургитирующей струи к области левого предсердия, используется для полуколичественной оценки MR [56, 69, 70] . Отношение ARJ / LAA менее 20–30% свидетельствует о легкой МР. Отношение составляет от 20 до 30, 70% указывает на умеренную MR, а> 70% указывает на тяжелую MR [56, 69–71].
Рис. 6.
Импульсная и непрерывная допплерография и тканевая допплеровская эхокардиография у собак с ЦМВИ.(A) Профиль трансмитрального потока состоит из E и A и зависит от градиента давления между LA и LV. Повышенный E означает повышение давления в ЛП и обострение сердечной недостаточности. (B) Непрерывная допплеровская эхокардиография полезна для обнаружения МР у собак с ЦМВИ. Однако степень MR не коррелирует с тяжестью CMVI. (C) Пульсовая допплеровская эхокардиография легочного венозного кровотока также полезна для оценки прогрессирования ЦМВИ. Наличие легочного венозного кровотока на систоле предсердий (PVa) указывает на высокое давление в LA, наблюдаемое на поздней стадии CMVI.(D) Отношение скорости раннего митрального притока к скорости ткани раннего митрального кольца (E: Ea) можно использовать для оценки диастолической функции ЛЖ. Отношение E: E ’в значительной степени коррелирует с давлением наполнения левого желудочка.
Контрактная вена — это измерение наименьшей ширины струи митральной регургитации через клапан, которая коррелирует с тяжестью МР [71]. Для измерения контрактуры вены используются парастернальные виды по длинной оси, которые определяют контракту вену перпендикулярно звуковой плоскости. Имеется очень мало данных о контракте вены у собак с ЦМВИ [71].В исследовании на людях была обнаружена корреляция между контрактной веной и тяжестью МР [72–74]. Метод проксимальной изоворотной поверхности (PISA) может использоваться в эхокардиографии для оценки площади ускорения и конвергенции потока проксимальнее митрального клапана, когда регургитирующая струя приближается к отверстию [75]. Обычно для измерения рекомендуются четырехкамерные виды левого апикального отверстия, подтверждающие наличие митральной регургитации. С помощью этого метода можно измерить площадь отверстия регургитации, фракцию и объем регургитации.В исследовании, проведенном на собаках с тяжелой МР, фракция митральной регургитации, рассчитанная с использованием метода PISA, достоверно коррелировала с тяжестью МР [76].
Гемодинамически значимая хроническая МР может вызвать перегрузку объемом, которая впоследствии может увеличить объем ЛЖ и ЛП и может привести к дилатации ЛП и ЛЖ [63]. Степень увеличения левого предсердия, которая оценивается по соотношению левого предсердия и аорты (LA / Ao), тесно коррелирует с тяжестью сердечной недостаточности (рис. 5C и D). Для определения увеличения левого предсердия следует использовать как двумерный режим, так и эхокардиографию в М-режиме.Другими косвенными признаками высокого давления в ЛП у собак с ЦМВИ являются разрыв левого предсердия или приобретенный дефект межпредсердной перегородки, вторичный по отношению к разрыву межпредсердной перегородки [77–79]. Из-за удержания объема, ремоделирования и повышения давления в ЛП и легочных венах перегрузка объемом левого желудочка может происходить одновременно с ухудшением МР [80]. Эксцентрическая гипертрофия, которая характеризуется увеличением конечных диастолических размеров левого желудочка (EDV), встречается у собак с ЦМВИ (рис. 5B) [81]. Диастолический объем и диаметр левого желудочка следует оценивать как с помощью М-режима, так и с помощью двумерной эхокардиографии.
Общими показателями систолической функции миокарда левого желудочка являются фракция выброса (ФВ) и фракционное укорочение (ФС). ФВ определяется процентным соотношением конечного диастолического объема, выбрасываемого из левого желудочка (ЛЖ) при каждом сокращении сердца. FS — это мера процентного изменения размера от конечной диастолы до конечной систолы [82]. FS зависит от преднагрузки, постнагрузки и сократимости миокарда. Систолическая дисфункция миокарда левого желудочка традиционно характеризуется сниженными EF и FS.Однако FS должен быть увеличен у собак с CMVI из-за повышенной преднагрузки и пониженной постнагрузки, а также гипердинамического сокращения желудочков.
Систолическая дисфункция миокарда может быть идентифицирована по конечным систолическим размерам левого желудочка, таким как конечный систолический диаметр, конечный систолический объем и конечный систолический объем, привязанный к площади поверхности тела (ESVI) [60, 61, 83]. Увеличенные конечно-систолические размеры левого желудочка последовательно относят к нарушению систолической функции левого желудочка.Для измерения ESVI существует три ультразвуковых метода, в том числе метод Тейхгольца, моноплан, производный методом Симпсона, и метод длины-площади. Поскольку метод Тайхгольца имеет тенденцию переоценивать ESVI, у собак с ЦМВИ могут быть рекомендованы другие методы, кроме метода Тайхгольца [61].
Спектральные методы Доплера, включая импульсный допплер (PWD) и непрерывный волновой Доплер (CWD), могут идентифицировать регургитирующую струю, трансмитральный поток у собак с ЦМВИ (рис. 6A и B). PWD может использоваться для записи профиля потока передачи.Пробоотборник должен располагаться на конце листка. Профиль трансмитрального потока выглядит как «М-образный» и состоит из E (пиковая ранняя трансмитральная скорость) и A (пиковая латеральная скорость трансмитрального потока), относящихся к раннему наполнению и сокращению предсердий, соответственно [84]. Диастолическую функцию и давление наполнения левого желудочка можно оценить с помощью метода PWD [84]. CWD обычно используется для оценки тяжести МР и, таким образом, предоставляет информацию о давлении в ЛП, предварительной нагрузке и системном артериальном давлении.CWD может использоваться для выявления повышенного давления в ЛП, систолической и диастолической дисфункции левого желудочка у собак с ЦМВИ [60]. Наличие легочного венозного кровотока при систоле предсердий (PVa) указывает на высокое давление в LA и обычно наблюдается на поздней стадии CMVI (рис. 6C). Непрерывная допплеровская эхокардиография полезна для обнаружения МР у собак с ЦМВИ (рис. 6В). Однако степень MR не коррелирует с тяжестью CMVI.
Передовые методы эхокардиографии, включая доплеровское изображение ткани (TDI), визуализацию деформации и скорости деформации и эхокардиографию с отслеживанием спеклов (STE), были недавно разработаны для оценки аномалий миокарда.TDI измеряет скорость миокарда для количественной оценки аномалий миокарда. Систолические и диастолические аномалии миокарда можно определить с помощью TDI. TDI можно использовать в PWD и CDI. Профиль скорости миокарда характеризуется S-волной, E-волной и A-волной, связанной с систолической скоростью миокарда, скоростью ранней диастолической скорости миокарда и скоростью поздней диастолической скорости расслабления миокарда, соответственно. Визуализация деформации и скорости деформации основывается на измерениях TDI и отражает региональную деформацию миокарда и скорость деформации соответственно [85, 86].Двумерная элевация ST доступна недавно и может использоваться для оценки регионарной функции миокарда. STE создается неоднородностями в ультразвуке, отраженном от соседних структур [87]. Доступно очень мало данных о данных передовых методов эхокардиографии, связанных с сердечными заболеваниями собак. TDI обеспечивает скорость миокарда и кольца. В отличие от допплеровских паттернов митрального притока, оценка диастолической функции TDI относительно не зависит от нагрузки. Скорость раннего митрального притока к скорости ткани раннего митрального кольца (E: Ea) может использоваться для оценки диастолической функции ЛЖ (рис. 6D).Отношение E: Ea значительно коррелирует с давлением наполнения левого желудочка [88, 89].
Поскольку большинство собак, страдающих ЦМВИ, старше, прогрессирование ЦМВИ может со временем привести к диастолической дисфункции. Диастолическая дисфункция характеризуется повышенным сопротивлением наполнению и повышенным давлением наполнения левого желудочка вследствие снижения податливости и нарушения релаксации [90, 91]. У собак с ЦМВИ трудно провести оценку диастолической функции левого желудочка.Диастолическую функцию можно оценить с помощью нескольких параметров, включая время изоволюметрической релаксации (IVRT), скорости трансмитрального потока и скорости миокарда.
Повышенное давление в ЛП, вызванное МР и перегрузкой объемом, было обнаружено у собак с умеренным и тяжелым ЦМВИ [92, 93]. Для неинвазивной оценки давления в ЛП можно использовать IVRT в модели объемной перегрузки [93]. IVRT — это время, которое проходит от закрытия аортального клапана до открытия митрального клапана. В недавних исследованиях длительность IVRT и соотношение E и IVRT использовались для диагностики повышенного давления в ЛП [94, 95].Уменьшение IVRT свидетельствует о повышении давления в ЛП.
Диастолическая функция левого желудочка может быть оценена с помощью допплеровской модели митрального притока. Профиль трансмитрального потока состоит из E и A и зависит от градиента давления между LA и LV. Повышенный E означает повышение давления в ЛП и обострение сердечной недостаточности (рис. 6А) [5]. Если диастолическая функция в норме, E больше, чем A. При ранней диастолической дисфункции может происходить реверсирование E и A, поскольку податливость левого желудочка снижается.Дальнейшее ухудшение диастолической функции приводит к псевдонормализации, связанной с повышением давления в ЛП. Поскольку скорость митрального притока зависит от нагрузки, использование профиля трансмитрального потока для оценки диастолической функции остается ограниченным.
Одно недавнее исследование оценило диагностическую ценность индекса объема левого предсердия (LAVi) и отношения раннего наполнения к ранней диастолической скорости митрального кольца (E / Ea) при прогрессировании сердечной недостаточности у 51 собаки с CMVI и сопоставимой массой тела. 18 здоровых контрольных собак, а также другие известные эхокардиографические маркеры [96].LAVi и E / Ea хорошо коррелировали с тяжестью сердечной недостаточности в этой группе исследования. Основываясь на анализе рабочих характеристик приемника на эхокардиографических переменных, эхокардиографические показания для тяжелой сердечной недостаточности в этом исследовании были: соотношение левого предсердия и аорты (LA: Ao)> 2,0, соотношение диастолического размера левого желудочка к соотношению аорты (LVIDd: Ao)> 2,4 , индекс конечного диастолического объема (EDVI)> 100 мл / м 2 , трансмитральный E-пик> 1,2 м / с, E / Ea> 9,0 и LAVi 49 мл / м 2 , в то время как показания для здоровых собак или собак с признаков увеличения сердца не было. LA: Ao <1.3, LVIDd: Ao <1,7, EDVI <45 мл / м 2 , E-пик <0,65 м / с, E / Ea <6,0 и LAVi <15 мл / м 2 у собак с ЦМВИ.
.
Недостаточность митрального клапана | Определение недостаточности митрального клапана в Медицинском словаре
Недостаточность митрального клапана
Определение
Недостаточность митрального клапана — это термин, используемый, когда клапан между верхней левой камерой сердца (предсердие) и нижней левой камерой (желудочком) не закрывается достаточно хорошо, чтобы предотвратить обратный ток крови при сокращении желудочка. Недостаточность митрального клапана также известна как регургитация митрального клапана или недостаточность митрального клапана.
Описание
Обычно кровь попадает в левое предсердие сердца из легких и перекачивается через митральный клапан в левый желудочек. Левый желудочек сокращается, чтобы перекачивать кровь вперед в аорту. Аорта — это большая артерия, которая отправляет насыщенную кислородом кровь по кровеносной системе ко всем тканям организма. Если митральный клапан негерметичен из-за недостаточности митрального клапана, это позволяет некоторому количеству крови выталкиваться обратно в предсердие. Эта дополнительная кровь создает повышение давления в предсердии, которое затем увеличивает кровяное давление в сосудах, по которым кровь из легких поступает в сердце.Повышенное давление в этих сосудах может привести к увеличению скопления жидкости в легких.
Причины и симптомы
В прошлом ревматическая лихорадка была наиболее частой причиной недостаточности митрального клапана. Однако из-за более широкого использования антибиотиков при стрептококковой инфекции ревматическая лихорадка стала редкостью в развитых странах. В этих странах недостаточность митрального клапана, вызванная ревматической лихорадкой, чаще встречается у пожилых людей. В странах с менее развитой системой здравоохранения ревматическая лихорадка все еще распространена и часто является причиной недостаточности митрального клапана.
Сердечные приступы, повреждающие структуры, поддерживающие митральный клапан, являются частой причиной недостаточности митрального клапана. Миксоматозная дегенерация может вызвать «гибкий» митральный клапан, который протекает. В других случаях клапан просто изнашивается с возрастом и становится менее эффективным.
Люди с недостаточностью митрального клапана могут вообще не иметь никаких симптомов. Его часто обнаруживают во время посещения врача, когда врач прислушивается к звукам сердца.
И левое предсердие, и левый желудочек имеют тенденцию становиться немного больше, когда митральный клапан не работает должным образом.Желудочек должен перекачивать больше крови, поэтому он становится больше, чтобы увеличивать силу каждого удара. Атриум становится больше, чтобы вместить лишнюю кровь. Увеличенный желудочек может вызвать сердцебиение. При увеличении предсердия может развиться неустойчивый ритм (мерцательная аритмия), что снижает его эффективность и может привести к образованию тромбов в предсердии.
Диагноз
Когда врач слушает тоны сердца, недостаточность митрального клапана обычно распознается по звуку, который издает кровь, когда она течет назад.Это похоже на ропот срыгивания. Следующим шагом обычно является рентген грудной клетки и электрокардиограмма (ЭКГ), чтобы увидеть, увеличено ли сердце. Самый точный неинвазивный тест — это эхокардиография, тест, в котором используются звуковые волны для создания изображения сердца. Этот тест дает картину работы клапана и показывает серьезность проблемы.
Лечение
Клапан с серьезным повреждением требует ремонта или замены. Любой из вариантов потребует хирургического вмешательства. Ремонт клапана может полностью решить проблему или уменьшить ее, чтобы сделать ее терпимой и предотвратить повреждение сердца.Клапаны можно заменить механическими или частично механическими, а частично из свиного сердца.
Механические клапаны эффективны, но могут увеличивать вероятность образования тромбов. Чтобы предотвратить образование тромбов, пациенту необходимо будет принимать препараты, предотвращающие аномальное свертывание крови (антикоагулянты). Клапаны, частично сделанные из сердца свиньи, не имеют такого большого риска образования тромбов, но не работают так долго, как полностью механические клапаны. Если клапан изнашивается, его необходимо снова заменить.
Поврежденные сердечные клапаны легко инфицируются. Каждый раз, когда предполагается процедура, которая может позволить инфекционным организмам проникнуть в кровь, человек с недостаточностью митрального клапана должен принимать антибиотики для предотвращения возможной инфекции.
Прогноз
Диагностические, медицинские и хирургические процедуры, доступные человеку с недостаточностью митрального клапана, могут дать хорошие результаты.
Ключевые термины
Аорта — большая артерия, начинающаяся у основания левого желудочка. Атриум — Одна из двух верхних камер сердца. Ревматическая лихорадка — Заболевание, которое иногда возникает после стрептококковой инфекции горла. Желудок — Одна из двух нижних камер сердца.
Профилактика
Единственный способ предотвратить недостаточность митрального клапана — это предотвратить ревматизм. Это можно сделать, оценив боль в горле на предмет наличия бактерий, вызывающих ангины. Стрептококковая ангина легко лечится антибиотиками.
Ресурсы
Организации
Американская кардиологическая ассоциация. 7320 Гринвилл авеню Даллас, Техас 75231. (214) 373-6300. http://www.americanheart.org .
Прочее
The Meck Page . http://www.merck.com .
Медицинская энциклопедия Гейла. Copyright 2008 The Gale Group, Inc. Все права защищены.
.
