Самопроизвольный аборт, выкидыш | Обследование и лечение в Германии
Центр гинекологии информирует: самопроизвольный аборт, выкидыш
Определение самопроизвольного аборта, выкидыша
Гинекологи определяют выкидыш как прекращение беременности на сроке до 24 недель, когда вес эмбриона не превышает 500 грамм. Характерными признаками являются влагалищное кровотечение и боли в нижней части живота. На более позднем сроке беременности могут отойти околоплодные воды.
Врачи-гинекологи выделяют различные виды выкидышей:
- угрожающий выкидыш (Abortus imminens): несмотря на влагалищное (маточное) кровотечение и боли внизу живота, шейка матки остаётся закрытой, беременность продолжается.
- начавшийся выкидыш: шейка матки открыта, обильное кровотечение, врач не может предотвратить отторжение плода.
- неполный выкидыш (Abortus incompletus): эмбрион отторгается, но выходит не целиком, часть плаценты остаётся в матке.
- полный выкидыш (Abortus completus): эмбрион полностью выходит из матки.

- септической выкидыш: наряду с выкидышем (абортом) в матке развивается инфекция. Септический выкидыш сопровождается следующими симптомами: боли, тошнота, температура, озноб, кровотечение или выделения из влагалища.
- замершая беременность (Missed Abortion): смерть плода без признаков выкидыша ( изгнание плода не происходит).
- повторный выкидыш (Abortus habitualis): когда речь идет о трех и более выкидышах.
Самой частой причиной выкидыша являются хромосомные аномалии у плода, например, трисомия, когда у ребенка нарушается число хромосом – наличие трёх хромосом вместо пары.
Синонимы и похожие термины
Синонимы: отторжение, самопроизвольный аборт
Термин на англ. яз: miscarriage, abortus, abortion
Описание
Выкидыш является для женщины тяжелой для восприятия ситуацией.
Kак правило, он случается в течении первых 12 недель беременности. 10-15 процентов клинически установленных случаев беременности заканчиваются выкидышем.
Однако предполагается, что на самом деле число самопроизвольных абортов значительно выше, так как большинство выкидышей остаются незамеченными. Женщины зачастую не замечают беременность и воспринимают кровотечение, связанное с выкидышем, как задержку менструации.
На протяжении беременности риск выкидыша уменьшается.
Довольно часто в плодном яйце отсутствует эмбрион. При выкидышах на ранних сроках беременности — на первых восьми неделях — часто речь идёт о так называемом пустом плодном яйце. Хотя плацента и амниотическая полость указывают на наличие беременности, врач-гинеколог не может обнаружить ребенка в утробе матери.
Яйцеклетка после оплодотворения достигает полости матки и прикрепляется к её стенке, однако клетки крошечного организма перестают делиться и расти, органы и конечности не формируются. В определённый момент времени плод умирает.
К влагалищным кровотечениям при беременности следует относиться серьёзно и при их наличии обязательно обратиться к врачу-гинекологу. Кровотечения могут возникнуть в результате выкидыша, однако они не обязательно указывают на смерть или какие-либо аномалии развития плода.
Кровотечения могут возникнуть в результате выкидыша, однако они не обязательно указывают на смерть или какие-либо аномалии развития плода.
Причины аборта, выкидыша
Врачи-гинекологи, называют различные причины, провоцирующие выкидыш (самопроизвольбый аборт):
- хромосомные нарушения родителей
- численные аберрации или хромосомные мутации
- аномалии развития матки
- нарушения свертывания крови
- инфекции
- гормональные нарушения
- возникновение иммунного конфликта между матерью и плодом (реакция отторжения плода материнским организмом)
- возраст женщины
Врачи-гинекологи считают, что внешние воздействия, такие как как ионизирующее излучение (рентгеновское излучение), а также употребление алкоголя, наркотиков и лекарственных препаратов во время беременности способствуют развитию аномалий плода.
Недостаток прогестерона — гормона желтого тела, который необходим организму женщины для сохранения беременности, тоже может привести к выкидышу. Помимо этого к факторам риска относятся возраст женщины, повышенные психические нагрузки и стресс. Нередко прерывание беременности (самопроизвольный аборт) вызвыно сочетанием ряда причин.
Помимо этого к факторам риска относятся возраст женщины, повышенные психические нагрузки и стресс. Нередко прерывание беременности (самопроизвольный аборт) вызвыно сочетанием ряда причин.
Что Вы можете предпринять при аборте, выкидыше
Если у Вас во врмя беременности началось маточное кровотечение, немедленно обратитесь за консультацией к врачу-гинекологу. Также при появлении болезненных ощущений внизу живота или при резком отсутствии типичных признаков беременности, таких как тошнота, чувства напряжения в груди, настоятельно рекомендуется проконсультироваться у Вашего лечащего врача-гинеколога. Проведённый врачём осмотр и ультразвуковое исследование помогут определить
- продолжается ли еще беременность
- можно ли сохранить беременность
- развивается ли плод
- разновидность выкидыша (самопроизвольного аборта)
- необходимость приёма лекарственных препаратов, чтобы способствовать выходу оставшихся в полости матки частей плодного яйца
- необходимость проведения процедуры выскаблилвания маточной полости (кюретажа)
Парам и женщинам, пережившим выкидыш следует проконсультировоться у врача-гинеколога, нередко они нуждаются в индивидуальной психологической поддержке. Ваш лечащий врач предоставит Вам необходимую информацию.
Ваш лечащий врач предоставит Вам необходимую информацию.
Помощь специалистов
В зависимости от симптоматики помимо консультации Вашего лечащего врача может последовать подробная диагностика у различных специалистов. К ним относятся:
- гинекологи
- хирурги
- психологи
Что Вас ожидает на приеме у врача-гинеколога
Прежде чем врач -гинеколог начнет обследования, он начнет с беседы (анамнеза) относительно Ваших актуальных жалоб. Помимо этого он также опросит Вас по поводу прошедших жалоб, как и наличия возможных заболеваний.
Следующие вопросы могут Вас ожидать:
- Как давно проявились симптомы?
- Не могли бы Вы точнее описать симптомы и локализовать их?
- Заметили ли Вы какие-либо изменения в процессе симптоматики?
- Испытываете ли Вы дополнительные симптомы как одышка, боли в области груди, головокружение?
- Испытывали ли Вы уже подобное? Выступали ли похожие симптомы в семье?
- Имеются ли на данный момент какие-либо заболевания или наследственная предрасположенность к болезни и находитесь ли Вы в связи с этим на лечении?
- Принимаете ли Вы на данный момент лекарственные препараты?
- Страдаете ли Вы аллергией?
- Часто ли Вы пребываете в состоянии стресса в быту?
Какие лекарственные препараты Вы принимаете регулярно?
Врачу-гинекологу необходим обзор лекарственных препаратов, которые Вы регулярно принимаете. Пожалуйста, подготовьте план медикаментов, которые Вы принимаете, в виде таблицы до первого приема у врача- гинеколога. Образец подобной таблицы Вы найдете по ссылке: Схема приема лекарств.
Пожалуйста, подготовьте план медикаментов, которые Вы принимаете, в виде таблицы до первого приема у врача- гинеколога. Образец подобной таблицы Вы найдете по ссылке: Схема приема лекарств.
Обследования (диагностика), проводимые гинекологом
Исходя из характеристики симптомов, выявленных в процессе анамнеза и Вашего актуального состояния врач-гинеколог может прибегнуть к следующим обследованиям:
- гинекологическое обследование
- ультразвуковое исследование (сонография)
- определение уровня гормона бета-ХГЧ
С помощью УЗИ врач-гинеколог определит состоянии эмбриона: живой или мертвый.
После полного выкидыша (самопроизвольного аборта) матка полностью опустошается, сокращается и уменьшается в размерах. При неполном выкидыше (самопроизвольном аборте) в полости матки напротив могут остаться части плаценты, которые врач затем извлечёт.
Лечение (терапия)
В случае, если врач диагностировал у Вас выкидыш, при необходимости он обсудит с Вами дальнейший курс лечения (терапии).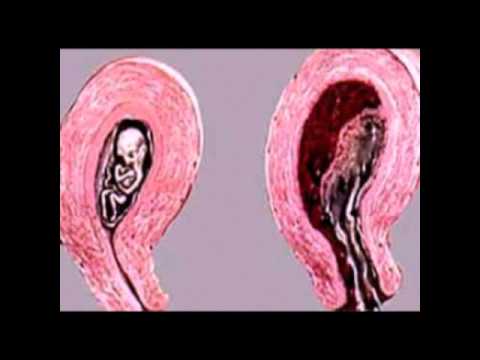 Если при самопроизвольном аборте плод полностью вышел из полости матки, часто достаточно бывает подождать пока уровень бета-ХГЧ в сыворотке крови не будет равен нулю.
Если при самопроизвольном аборте плод полностью вышел из полости матки, часто достаточно бывает подождать пока уровень бета-ХГЧ в сыворотке крови не будет равен нулю.
Бета-ХГЧ представляет собой гормон, который вырабатывается во время беременности клетками плаценты, его можно обнаружить в моче и крови.
В случае, если в полости матки остались части плодного яйца, врачу-гинекологу необходимо извлечь их, чтобы избежать возможных осложнений для женшины. Для этого могут применяться следующие методы:
- медикаментозное лечение (терапия) в течении нескольких дней
- небольшое хирургическое вмешательство, выскабливание (кюретаж)
При кюретаже врач под общим наркозом удаляет плодное яйцо из полости матки, используя вакуум-аспиратор или специальную ложку (кюретку).
Если шейка матки закрыта, а сердцебиение еще неродившегося ребёнка прослушивается, врач-гинеколог постарается спасти беременность. В этом случае показаны постельный режим и лечение стационарного типа.
Для приостановления родовой деятельности врач может выписать таблетки магния. Если угрожает опасность самопроизвольного аборта после 22 недели беременности, гинеколог назначает медикаменты, сдерживающие сократительную активность матки.
Если плод умер, но не вышел из утробы матери, врачи стимулируется выкидыш с помощью медикаментов, а затем проводят кюретаж.
Профилактика
Выкидыш могут спровоцировать различные факторы. Нередко гинеколог не может назвать точную причину. Чтобы уменьшить риск самопроизвольного аборта, следует обращать особое внимание на здоровое сбалансированное питание во время беременности. Избегайте стресса, откажитесь от алкоголя и сигарет, не злоупотребляйте продуктами, содержащими большое количество кофеина.
Прогноз
Многие женщины после аборта хотят как можно скорее вновь забеременеть. Чем чаще беременность заканчивается преждевременно, тем больше вероятность повторной потери будущего ребёнка. После трёх самопроизвольных абортов риск составляет примерно 45%. Проконсультируйтесь у врача по поводу того, какие меры нужно предпринять, чтобы уменьшить риск самопроизвольного выкидыша.
Проконсультируйтесь у врача по поводу того, какие меры нужно предпринять, чтобы уменьшить риск самопроизвольного выкидыша.
Алгоритмы диагностики и терапии при спонтанном аборте » Медвестник
Согласно определению ВОЗ, самопроизвольный аборт — изгнание или удаление из материнского организма эмбриона или плода, имеющего массу тела 500 г и менее, что примерно соответствует 22 неделям гестации.
Факторы, ассоциирующиеся с повышенным риском самопроизвольного прерывания беременности (СПБ): возраст матери (35—40 лет?— частота СПБ возрастает вдвое, > 40 лет — в 4 раза), наличие большого числа беременностей в анамнезе, многоплодная беременность, раннее наступление менархе, дефицит фолиевой кислоты, применение нестероидных противовоспалительных средств накануне зачатия, гипертермия.
Основные причины спонтанного выкидыша:
- Хромосомная аномалия или структурная патология. 40—60% выкидышей, происходящих в I триместре, связаны с хромосомными аномалиями — аутосомная трисомия в хромосомах 13, 16, 18, 21 и 22 (частота 50—60%).
 Полиплоидия (триплоидия, тетраплоидия) выявляются в 10% наблюдений.
Полиплоидия (триплоидия, тетраплоидия) выявляются в 10% наблюдений. - Наличие персистирующей бактериально-вирусной инфекции.
- Иммунные факторы — неадекватное развитие иммунных реакций в ткани плаценты, направленных на нейтрализацию и элиминацию возбудителя инфекции.
- Эндокринные нарушения — гипофункция яичников и недостаточность прогестерона, нарушение рецепторного аппарата эндометрия, проявляющееся недостаточностью лютеиновой фазы, а также избыточный уровень андрогенов при врожденной гиперплазии коры надпочечников.
- Пороки развития матки — врожденные и приобретенные.
- Тромбофилические нарушения, наследственно обусловленные или приобретенные.
- В зависимости от симптоматики различают угрожающий аборт, аборт в ходу (неполный, полный), инфицированный аборт, неразвивающуюся беременность.
- Угрожающий аборт наблюдается у 60% беременных при появлении кровянистых выделений из половых путей. Основными клиническими симптомами являются боли внизу живота и поясницы тянущего характера, кровянистые выделения из половых путей отсутствуют или незначительные, тело матки соответствует сроку беременности, тонус матки повышен, шейка матки не укорочена, наружный зев закрыт.

- При аборте в ходу схваткообразные боли приобретают регулярный характер, выделения могут быть различной интенсивности, чаще обильные, в цервикальном канале определяются элементы плодного яйца. При неполном аборте происходит частичное изгнание плодного яйца из матки. При осмотре наружный маточный зев открыт, из него выделяется кровь, смешанная с частями плодного яйца.
- Инфицированный аборт — состояние, сопровождающееся проникновением инфекции в матку с последующим распространением ее в другие органы. Неразвивающаяся беременность — гибель эмбриона или плода при отсутствии клинических признаков его изгнания из полости матки.
Диагностика
- Сбор анамнеза и жалоб больной:
- Наличие клинических симптомов самопроизвольного аборта.
- Осмотр шейки матки в зеркалах, бимануальное исследование.
- Определение уровня ?-ХГЧ в динамике.
- Эхографическое исследование (трансабдоминальное, трансвагинальное).
Цель лечения — пролонгирование беременности при наличии в матке жизнеспособного плода
Лекарственная терапия:
- Лечебно-охранительный режим, физический и половой покой.

- Спазмолитические средства: дротаверин гидрохлорид 2,0 мл (40 мг) в/м 2—3 раза в сутки или 40 мг 3 раза в сутки.
- С гемостатической целью: этамзилат натрия 2,0 мл (в 1мл — 250 мг) 2 раза в сутки в/м с последующим переходом на пероральный прием 250 мг 3 раза в сутки, трансамин 5—10 мл в/в или в/м с переходом на таблетированный препарат по 250—500 мг 3 раза в день.
- При аборте в ходу выскабливание полости матки под контролем УЗИ, по показаниям проведение антибактериальной терапии в послеоперационном периоде.
Показаниями для гормональной терапии во время беременности являются: низкий уровень прогестерона во время беременности, хирургическое удаление желтого тела, наличие клинических симптомов угрожающего или начавшегося выкидыша, наличие отслойки хориона по данным УЗИ.
С целью гормональной поддержки ранней беременности рекомендуется назначение дидрогестерона — при наличии кровянистых выделений из половых путей 40 мг одномоментно, далее по 10 мг 2 раза в сутки, в случае угрожающего выкидыша — по 10 мг 2 раза в сутки до 12—14 недель беременности. Дидрогестерон улучшает рост, развитие миометрия, усиливает кровоток, снижает синтез простагландина, блокирует клеточный иммунный ответ путем синтеза прогестерониндуцирующего блокирующего фактора и белков, активизирующих апоптоз естественных киллеров.
Дидрогестерон улучшает рост, развитие миометрия, усиливает кровоток, снижает синтез простагландина, блокирует клеточный иммунный ответ путем синтеза прогестерониндуцирующего блокирующего фактора и белков, активизирующих апоптоз естественных киллеров.
Особое значение приобретает назначение дидрогестерона у пациенток с хроническим эндометритом, когда отмечается уменьшение количества рецепторов прогестерона или снижение их чувствительности к действию стероидных гормонов. В ряде случаев такая ситуация может клинически проявляться в виде недостаточности лютеиновой фазы. Наличие у дидрогестерона только одного метаболита дает ему возможность обеспечить должное высокое сродство именно к прогестероновым рецепторам эндометрия и тем самым оказывать необходимое терапевтическое действие.Пациентки с наличием самопроизвольного выкидыша в анамнезе нуждаются в углубленном обследовании и подготовке к наступлению следующей беременности.
Алгоритм обследования включает в себя:
- Инфекционный скрининг: посевы на хламидии, уреаплазму, микоплазму, гонорею, трихомонады, определение флоры влагалища и чувствительности ее к антибиотикам, мазок на степень чистоты; антитела в крови к хламидиям, микоплазме и уреаплазме.

- TORCH-комплекс: определение антител IgG и IgM к кранухе, токсоплазме, ВПГ 1 и 2 типов, ЦМВ.
- Гормональный скрининг: определение уровня Прл, ЛГ, ФСГ, эстрадиола, тестостерона, кортизола, 17-ОП, ТТГ, Т4 своб, АТ-ТГ, АТ-ПО.
- УЗИ малого таза.
- Гистероскопия, РДВ матки.
- Хромосомное кариотипирование обоих родителей.
Аборт и его последствия
Что такое аборт знает каждая женщина, а вот как делают аборт, каковы показания и противопоказания, последствия – известно далеко не всем.
Абортом называется прерывание беременности, произошедшее самопроизвольно либо искусственно сроком до 22 недель при массе плода до 500 г. Чем оправдывают аборт Зачем плодить нищету? Беременность наступила в результате изнасилования. Родители против ребенка или муж говорит, что уйдет. Если мать может умереть родами? Если известно, что родится больной ребенок? Родители алкоголики. Другие причины абортов… Лозунги в защиту абортов Каждый ребенок должен быть желанным. Каждая женщина имеет право распоряжаться собственным телом. Никто не должен навязывать другим своей религиозной морали. Узаконенный аборт — безопасен. Аборт — не убийство т.к. плод не является человеком…
Каждая женщина имеет право распоряжаться собственным телом. Никто не должен навязывать другим своей религиозной морали. Узаконенный аборт — безопасен. Аборт — не убийство т.к. плод не является человеком…
По течению процесса выделяют аборты:
· Самопроизвольный.
· Искусственный.
Самопроизвольное прерывание подразделяется по сроку, на котором беременность в силу различных причин была прервана:
1. Ранний самопроизвольный аборт – самопроизвольное прерывание на сроке до 12 недель.
2. Поздний – самопроизвольное прерывание на сроке от 14 до 22 недели.
3. Привычный — такое название получило самопроизвольное прерывание, повторившееся более двух раз.
Искусственное прерывание беременности также классифицируют по условиям, в которых выполнялась манипуляция:
· Безопасный аборт – выполняемый в специализированном учреждении под контролем профильных специалистов.
· Небезопасный – выполняемый в ненадлежащих условиях, зачастую неспециалистами. Именно выполнение манипуляции в небезопасных условиях является причиной послеоперационных осложнений, приводящих к печальным последствиям и заканчивающихся гибелью женщины.
Именно выполнение манипуляции в небезопасных условиях является причиной послеоперационных осложнений, приводящих к печальным последствиям и заканчивающихся гибелью женщины.
Прерывание может быть:
· Медикаментозным.
· Инструментальным.
Инструментальный путь решения, в зависимости от срока и выбранного способа экстракции, бывает следующих видов:
· Вакуум-экстракция – применяется на ранних сроках до 12 недель.
· Дилатация, кюретаж – по своей сути напоминает выполняемую достаточно часто гинекологическую процедуру раздельного выскабливания.
· Роды, вызываемые искусственно – применяются на более поздних сроках.
По особенностям клинического течения разделяют аборты:
· Полный.
· Неполный.
· Несостоявшийся.
· Начавшийся, в ходу.
Безопасные и небезопасные аборты
Выполнение небезопасных абортов – достаточно сложная и актуальная проблема современной гинекологии. Статистика абортов в мире, согласно данным ВОЗ, свидетельствует, что несмотря на быстрое развитие современной медицины, улучшение и увеличение доступности оказания медицинской помощи даже в бедных странах с низким уровнем жизни, ежегодное количество выполняемых небезопасных абортов составляет более 20 миллионов случаев. Из них примерно 5 миллионов заканчиваются кровотечениями, перфорациями матки, септическими осложнениями, приводящими к смертельному исходу порядка 50 тысяч женщин.
Из них примерно 5 миллионов заканчиваются кровотечениями, перфорациями матки, септическими осложнениями, приводящими к смертельному исходу порядка 50 тысяч женщин.
Даже для развитых стран показатель смертности среди женщин, которым был сделан небезопасный аборт составляет 30 случаев на 100 000 случаев небезопасного аборта. А для стран Африки показатель достигает более 500 смертельных исходов на 100 000 небезопасных абортов.
Риск осложнений небезопасных абортов прогрессивно увеличивается с увеличением срока беременности. Как правило, вероятность такого аборта выше при ограничениях доступности выполнения безопасного прерывания, отсутствии должной просветительской деятельности и пропаганды приёма противозачаточных препаратов, как альтернативы искусственному прерыванию беременности.
Показания
С целью выполнения безопасного аборта в специализированном медицинском учреждении, как и для любого медицинского инвазивного вмешательства, существуют показания:
1. Осознанный выбор женщины. В срок до 12 недель законодательно закреплено право женщины на выбор: прерывать или не прерывать беременность.
В срок до 12 недель законодательно закреплено право женщины на выбор: прерывать или не прерывать беременность.
2. Констатация в результате выполненного обследования внутриутробной гибели плода, патологических состояний плода.
3. Возникшие во время беременности непредвиденные осложнения, несущие угрозу жизни женщины.
4. Подтвержденная результатами обследования внематочная беременность.
5. Критические изменения состояния здоровья женщины, требующие немедленного вмешательства, непосредственно не связанные с протеканием беременности: необходимость трансплантации органов, проведение химиотерапевтического, лучевого лечения в связи с выявленным на фоне беременности онкологическим заболеванием. Следует учесть, что описанная клиническая ситуация не является абсолютным показанием для прерывания беременности. Во всех описанных случаях учитывается желание и право
женщины на сохранение беременности, несмотря на высокий риск фатальных исходов как для матери, так и для ребёнка.
6. Юридический аспект, заключающийся в праве прерывания беременности, возникшей в результате изнасилования, сроком до 22 недель.
Противопоказания
Общими относительными противопоказаниями являются:
· Острые воспалительного, инфекционного характера заболевания половых путей.
· Диагностированная внематочная беременность.
· Срок, превышающий 12 недель. Исключение составляет необходимость выполнения манипуляции по медицинским показаниям.
· Наличие резус-конфликта при первой беременности.
Перед тем, как делается аборт, существует необходимый обязательный перечень обследований.
Медикаментозное прерывание беременности
ВОЗ рекомендует применение медикаментозного прерывания на сроке беременности до 9 недель, но не более 49 дней с момента последнего менструального кровотечения.
Показаниями для такого вида аборта являются:
· Желание женщины. (при условии, если срок позволяет использование данного метода).
· Наличие медицинских показаний, выявленных до указанного срока.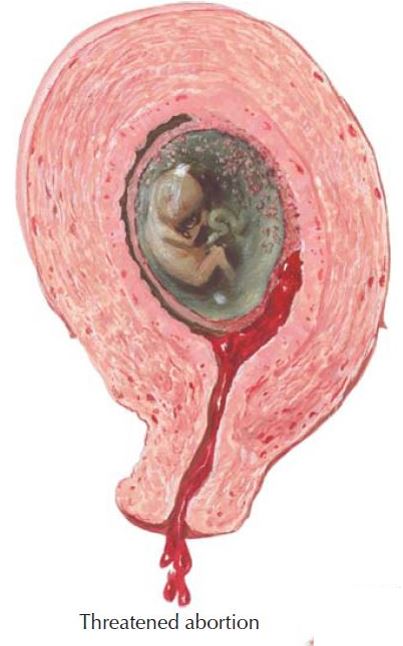
Противопоказаниями являются:
· Непереносимость лекарственных препаратов.
· Внематочная беременность.
· Серьезная сопутствующая патология в фазе обострения, нарушение реологических свойств крови.
Проводится манипуляция в условиях специализированного учреждения, под присмотром специалиста. Как правило, не требует стационарного пребывания женщины, приём препаратов может осуществляться амбулаторно.
Госпитализация требуется при возникновении осложнений:
1. При возникновении кровотечения, требующего неотложного вмешательства.
2. При неполном аборте.
3. При появлении выраженных побочных реакций в виде проявлений аллергии, диспепсических расстройств, неукротимой рвоты, диареи, лихорадки.
Эффективность медикаментозного прерывания составляет от 92 до 98%.
При назначении такого способа прерывания нежелательной беременности следует учитывать важный психоэмоциональный фактор: медикаментозное воздействие психологически гораздо легче переносится женщинами, нежели использование инструментальных методов.
Вакуумная аспирация
Относится к инструментальным методам. Является рекомендованным ВОЗ способом безопасного прерывания беременности на сроке до 12 недель.
Результативность этого метода составляет практически 100 %, а вероятность осложнений по статистическим данным не превышает 0,1%.
Показаниями для выполнения вакуум-аспирации являются:
· Желание пациентки прервать беременность на сроке до 12 недель.
· Неполное прерывание после предшествовавшего медикаментозного аборта.
· Наличие медицинских показаний для прерывания до 12 недель беременности.
Процедура выполняется в специализированном гинекологическом учреждении. Чаще всего амбулаторно. Применяются местные анестетики с целью обезболивания во время процедуры.
Осложнениями являются:
· Маточное кровотечение, требующее хирургического вмешательства при невозможности остановки консервативным путём.
· Неполный аборт – при невозможности выполнить ультразвуковой контроль после инцизии.
· Головокружение, тошнота, рвота, проявления выраженной слабости – имеют временный характер, существенно не оказывают влияния на отдаленные последствия.
Важно помнить, что после вакуум-аспирации необходимо соблюдение полового покоя не менее 2-3-х недельного срока.
Инструментальный аборт (кюретаж)
Ещё до недавнего времени это был единственный способ прерывания нежелательной беременности.
Показания для проведения:
· На сегодняшний день именно такой способ прерывания применяется на сроках более 12 недель исключительно с учетом медицинских показаний.
· При неполной аспирации после мини-инвазивной манипуляции, при визуализации остаточной ткани плодного яйца во время ультразвукового контроля полости матки.
Требует для проведения условий операционной гинекологического стационара. Выполняется под общей внутривенной анестезией.
Механизм того, как делают аборт (кюретаж), подобен выполнению раздельного выскабливания, проводимого с диагностической целью: через раскрытый наружный зев и цервикальный канал специальным инструментом (кюреткой) выскабливается весь функциональный слой матки с плодным яйцом.
Осложнениями являются:
· Маточное кровотечение.
· Травмирование стенок матки, перфорация матки, повреждение слизистой оболочки шейки матки с последующим развитием эрозий.
· Возникновение воспалительных процессов органов репродуктивной системы.
Искусственное вызывание родов
Выполняется на более поздних сроках. По сути представляет собой аборт, но с существенными отличиями:
· Наличие исключительно медицинских показаний: констатация факта внутриутробной смерти плода, выявление несовместимых с жизнью тяжелых аномалий развития ребёнка.
· Осложнения беременности, выявленная тяжелая патология у матери, требующая безотлагательного лечения, влекущая вероятность смертельных последствий для матери.
Отдаленные последствия аборта
Последствия прерывания беременности разделяют на:
· Ранние. Это ранние послеоперационные осложнения.
· Отдаленные.
Необходимо понимать, что прерывание беременности при отсутствии ранних осложнений вовсе не означает, что аборт является безобидной, не оказывающей влияния на организм, процедурой.
Отдаленными последствиями являются:
1. Нарушения гормонального баланса организма, проявляющиеся нарушениями цикла.
2. Возникновение опухолевых образований молочных желез.
3. Опухолевые и предопухолевые фоновые заболевания органов женской половой сферы.
4. Хронические воспалительные заболевания органов таза.
5. Возникновение спаечного процесса в малом тазу.
6. Бесплодие.
7. Психоэмоциональная травма, переживания. 8. Психологические последствия абортов
Аборт оставляет след не только на теле, но и на душе матери. Женщин, совершивших аборт, преследуют тяжкие переживания, могущие довести до самоубийства. Психологические последствия аборта получили название «Послеабортный синдром»…
9. Воспоминания женщин, сделавших аборт Если Вы хотите сделать аборт, послушайте женщин, которые уже совершили его. Возможно, Вы не вполне отдаете себе отчет и не знаете, что может Вас ожидать после совершения аборта…
Безусловно, право каждой женщины решать вопрос о сохранении или прерывании беременности. Принятие решения должно подразумевать спокойный и взвешенный анализ всех «за» и «против».
Принятие решения должно подразумевать спокойный и взвешенный анализ всех «за» и «против».
Автор: В. Устинов, В. Хилькевич, гинекологическое отделение По данным статистики, из числа диагностированных желанных беременностей каждая пятая завершается самопроизвольным абортом или останавливается в развитии («замирает») примерно в равной пропорции. Большая часть случаев невынашивания и неразвивающихся беременностей (до 80%) приходится на I триместр гестации. Актуальность этой проблемы связана не только с масштабами репродуктивных потерь, но и с неблагоприятным прогнозом, поскольку значительная часть перенесённых ранее эпизодов замершей беременности впоследствии «переформатируется» в привычное невынашивание. Подобное явление, получившее название «очень ранние потери беременности», имеет место в популяции, вероятно, как фактор естественного отбора, препятствующий развитию генетически аномальных плодов. Самопроизвольный аборт (выкидыш) — самопроизвольное прерывание беременности до достижения плодом жизнеспособного гестационного срока. Самопроизвольный выкидыш — самое частое осложнение беременности. В структуре спорадических ранних выкидышей одна треть беременностей прерывается до 8 недель по типу анэмбрионии (отсутствие эмбриона). Около 50% спорадических ранних выкидышей обусловлено хромосомными дефектами, на сроке 8-11 нед. — 41-50%, на сроке 16-19 нед. она снижается до 10-20%. Наиболее частыми типами хромосомной патологии при ранних самопроизвольных выкидышах бывают аутосомные трисомии — 52%, моносомии X — 19%, полиплоидии — 22%, другие формы составляют 7%. В 80% случаев выкидышей сначала происходит гибель, а затем экспульсия плодного яйца. Среди других причин спорадических ранних выкидышей выделяют анатомические, инфекционные, эндокринные, токсические, иммунологические и другие факторы. Факторы, связанные с ранней потерей беременности:
Факторы, которые ошибочно ассоциируют с ранней потерей беременности
Оценка состояния пациентки и диагноз ставится на основе анализа жалоб, анамнеза, физикального осмотра и дополнительных клинических исследований. На ранних сроках неразвивающаяся беременность может длительное время протекать без каких-либо жалоб со стороны женщины. Большинству женщин с осложнениями ранних сроков беременности требуется ультразвуковое сканирование для того, чтобы предположить возможный диагноз жизнеспособной маточной беременности, беременности неопределенной жизнеспособности, неполного и полного выкидыша либо беременности неизвестной локализации; определения уровня β-ХГЧ в моче или сыворотке крови в динамике, уровня прогестерона по показаниям. Тактика ведения женщин с выкидышами в ранние сроки беременности зависит от наличия/отсутствия симптомов и того, к какой из клинических групп относится пациентка. Возможна выжидательная тактика, медикаментозная терапия или хирургическое опорожнение полости матки по показаниям. Прогноз, как правило, благоприятный. При наличии двух последовательных самопроизвольных прерываний беременности рекомендовано обследование до наступления желательной беременности для выявления причин невынашивания у данной супружеской пары, планирование беременности, проведение прегравидарной подготовки. При подготовке к планируемой беременности проводятся диагностические (включая консультации врачей-специалистов) и профилактические (включая медикаментозную терапию) мероприятия: проведение флюорографии/рентгена органов грудной клетки, посещение смежных профильных специалистов при необходимости, анализа крови на ВИЧ, сифилис, гепатиты, анализа крови на ТТГ, проведение ПАП-теста, анализа на выявление хламидиоза, гонореи, трихомониаза и микоплазмы гениталиум, анализа крови на Ig G к вирусам кори, краснухи (при отрицательном результате — вакцинация, надежная контрацепция 1 месяц). Для профилактики дефектов нервной трубки и других пороков развития, которые частично приводят к ранним самопроизвольным выкидышам, рекомендован прием фолиевой кислоты за два-три менструальных цикла до зачатия и в первые 12 недель беременности в суточной дозе 400 мкг (0,4 мг), йодида калия 200мкг/сут, коррекция индекса массы тела.
|
Невынашивание беременности
Невынашивание беременности
Невынашивание – это самопроизвольное преждевременное прерывание беременности на сроке менее 20 недель, то есть в период, когда эмбрион или плод еще не может выжить самостоятельно вне женского организма. Это самое распространенное осложнение первого триместра беременности.
Приблизительно 10-20 % всех беременностей заканчивается невынашиванием. Чаще всего спонтанный аборт происходит в первые 12 недель. В ряде случаев беременность прерывается еще до того, как женщина узнает о ее существовании.
Риск невынашивания беременности увеличивается с возрастом: у женщин моложе 35 лет он составляет 15 %, от 35 до 45 лет – 20-35 %, старше 45 лет – более 50 %. У женщин, в прошлом перенесших невынашивание, повышен риск спонтанного аборта. Однако если женщина здорова и повторная беременность наступает через 2-3 месяца после спонтанного аборта, то она чаще всего заканчивается благополучно.
Если женщина переживает три и более спонтанных аборта, то это состояние называют привычным невынашиванием беременности. Оно диагностируется приблизительно у 1 % женщин, перенесших спонтанный аборт. Выявление непосредственной причины привычного невынашивания и соответствующее лечение позволяет большинству пациенток в последующем забеременеть и родить здорового ребенка.
Синонимы русские
Спонтанный аборт, самопроизвольный аборт.
Синонимы английские
Miscarriage, early miscarriage, recurrent miscarriage, spontaneous abortion.
Симптомы
Симптомы при невынашивании беременности могут быть как практически незаметными, так и ярко выраженными. Длительность проявлений также может варьироваться. В некоторых случаях основным симптомам предшествует период неспецифических проявлений: может наблюдаться потеря веса, слабость, боли в пояснице, кровянистые или слизистые выделения из половых органов.
Основными симптомами невынашивания беременности являются:
- кровотечение из половых органов;
- боли в животе;
- схватки.
Схожие симптомы могут быть и у других осложнений беременности, например внематочной беременности. Поэтому при каких-либо нарушениях необходимо как можно раньше обратиться к врачу для выявления причины патологии и своевременного лечения.
Общая информация о заболевании
Невынашивание беременности возникает достаточно часто, и во многих случаях невозможно установить причину этой патологии. Выделяют несколько групп факторов, способных привести к спонтанному аборту.
- Хромосомные нарушения в клетках зародыша. Хромосомы – это клеточные структуры, которые содержат генетическую информацию. Хромосомные нарушения, несовместимые с жизнью, вызывают самопроизвольный аборт на ранних стадиях беременности. Более чем половина случаев невынашивания в первом триместре связана именно с ними.
 Риск генетических аномалий увеличивается пропорционально возрасту матери.
Риск генетических аномалий увеличивается пропорционально возрасту матери. - Патология со стороны материнского организма. Чаще всего болезни матери приводят к невынашиванию беременности в период между 12-й и 20-й неделей беременности. Выделяют:
- Хронические заболевания матери: сахарный диабет, болезни щитовидной железы, тяжелая патология мочевыделительной и сердечно-сосудистой системы, аутоиммунные болезни (антифосфолипидный синдром, системная красная волчанка), нарушения свертывания крови (дефицит фактора Лейдена), а также определенные хромосомные нарушения в организме матери.
- Острые заболевания матери: тяжелые травмы, ожоги, инфекции, в частности цитомегаловирусная инфекция, микоплазма, а также сильный эмоциональный стресс.
- Заболевания и нарушения строения половых органов женщины: патология строения матки, цервикальная недостаточность, фибромиома матки. К этой же группе относят аномалии строения и положения плаценты, а также многоплодную беременность, которая также увеличивает риск невынашивания.

- Употребление женщиной алкоголя, психоактивных веществ.
При нормальном течении беременности у здоровой женщины умеренная физическая активность и секс не могут стать причиной невынашивания. Однако в некоторых случаях для сохранения беременности врач может посоветовать пациентке ограничить физическую активность и на время прекратить половые контакты.
Выделяют следующие типы невынашивания беременности:
- Угрожающий самопроизвольный аборт. Этот термин используется при любых кровотечениях из полости матки в первой половине беременности. При этом наружный зев шейки матки закрыт и присутствуют признаки жизнедеятельности эмбриона.
- Неизбежный аборт. Диагностируется, если кровотечение из полости матки сопровождается раскрытием шейки матки, однако плод и плацента еще находятся в полости матки.
- Неполный аборт. Состояние, при котором части эмбриона или плаценты еще находятся в полости матки.
- Полный аборт. При полном аборте все компоненты плода, плаценты, плодных оболочек полностью изгнаны из полости матки.

- Замершая беременность. Состояние, при котором происходит внутриутробная гибель плода, однако ни плод, ни плацента не изгоняются из полости матки.
Кто в группе риска?
- Женщины старше 35 лет
- Женщины, перенесшие самопроизвольный аборт в прошлом
- Женщины с хроническими заболеваниями
- Женщины с острой инфекционной патологией, травмами, истощением, подвергшиеся ионизирующему излучению
- Курящие женщины, а также употребляющие алкоголь и/или наркотики
- Женщины с многоплодной беременностью
Диагностика
При подозрении на самопроизвольный аборт врач, прежде всего, проводит гинекологический осмотр и ультразвуковое исследование органов малого таза, что позволяет оценить состояние матки, ее шейки, наличие элементов плода и плаценты в ее полости. Иногда для наблюдения за течением беременности, а также для выявления причин невынашивания может потребоваться ряд дополнительных лабораторных и инструментальных исследований.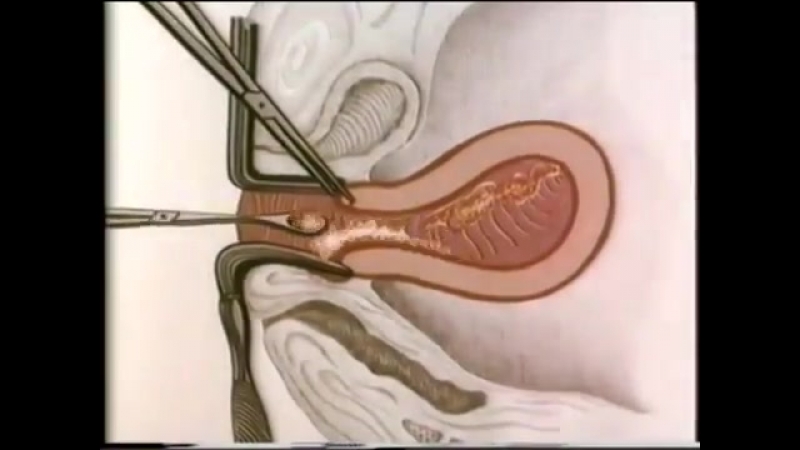
Лабораторная диагностика
- Общий анализ крови с лейкоцитарной формулой, скорость оседания эритроцитов (СОЭ). Эти показатели позволяют оценить общее состояние пациентки, выявить признаки анемии, инфекции и других заболеваний, влияющих на нормальное течение беременности.
- Общий анализ мочи с микроскопией осадка, креатинин в сыворотке, мочевина в сыворотке. Эти исследования позволяют оценить работу мочевыделительной системы и выявить заболевания почек, которые могут стать причиной самопроизвольного аборта.
- Гемостазиологические исследования, при которых оценивается активность свертывающей и противосвертывающей системы крови, выявляются заболевания, повышающие риск невынашивания беременности:
- D-димер
- Активированное частичное тромбопластиновое время (АЧТВ)
- Коагулограмма № 1 (протромбин (по Квику), МНО)
- Фибриноген
- Исследование функций печени.
 Позволяет выявить признаки острой или хронической патологии печени:
Позволяет выявить признаки острой или хронической патологии печени: - Аланинаминотрансфераза (АЛТ)
- Аспартатаминотрансфераза (АСТ)
- Белок общий в сыворотке
- Билирубин общий
- Билирубин прямой
- Глюкоза в плазме. Увеличение уровня глюкозы в крови может быть признаком сахарного диабета – одного из основных факторов риска невынашивания беременности.
- Тиреотропный гормон (ТТГ). Позволяет оценить активность щитовидной железы и признаки эндокринных заболеваний, влияющих на течение беременности.
- Диагностика инфекционных заболеваний. Определяется уровень различных типов антител к определенным инфекциям:
- HIV 1, 2 Ag/Ab Combo (определение антител к ВИЧ типов 1 и 2 и антигена p24)
- anti-HCV, антитела, экспресс, сверхчувствительно
- HBsAg, сверхчувствительно
- Treponema pallidum, антитела, сверхчувствительно
- Toxoplasma gondii, IgM
- Toxoplasma gondii, IgG (количественно)
- Rubella Virus, IgM
- Rubella Virus, IgG (количественно)
- Cytomegalovirus, IgM (количественно)
- Cytomegalovirus, IgG
- Herpes Simplex Virus 1/2, IgM
- Herpes Simplex Virus 1/2, IgG
- Бета-субъединица хорионического гонадотропина человека (бета-ХГЧ).
 Это гликопротеид, который синтезируется плацентой. Снижение уровня бета-ХГЧ, не соответствующее сроку беременности, позволяет заподозрить патологию.
Это гликопротеид, который синтезируется плацентой. Снижение уровня бета-ХГЧ, не соответствующее сроку беременности, позволяет заподозрить патологию. - Диагностика антифосфолипидного синдрома, который может стать причиной невынашивания беременности:
- Антифосфолипидные антитела IgG
- Антифосфолипидные антитела IgM
- Генетические исследования. Позволяют вывить хромосомные нарушения у матери, которые могут стать причиной неправильного гаметогенеза и, как следствие, генетических аномалий плода, несовместимых с жизнью. Возможно также выявление генетической предрасположенности к ранней привычной потере беременности.
Инструментальные методы исследования
В ходе визуального обследования органов малого таза оценивается состояние матки, выявляются аномалии ее строения, патологии репродуктивной системы, устанавливается наличие или отсутствие в полости матки элементов плаценты и эмбриона.
- УЗИ органов малого таза
- Гистероскопия
- Лапароскопия
Лечение
Лечение зависит от типа самопроизвольного аборта, состояния женщины. При полном самопроизвольном аборте, когда в матке отсутствуют элементы плода и плаценты, дополнительное вмешательство обычно не требуется. При неполном аборте необходимо удалить все элементы плодных оболочек, эмбриона и последа из полости матки. Для этого может быть проведено выскабливание или в ряде случаев медикаментозное лечение.
При полном самопроизвольном аборте, когда в матке отсутствуют элементы плода и плаценты, дополнительное вмешательство обычно не требуется. При неполном аборте необходимо удалить все элементы плодных оболочек, эмбриона и последа из полости матки. Для этого может быть проведено выскабливание или в ряде случаев медикаментозное лечение.
При угрозе невынашивания и сохранении признаков жизнедеятельности плода необходимо постараться сохранить беременность. В зависимости от тяжести состояния женщина может быть помещена в стационар или проходить лечение в амбулаторных условиях. Схема терапии подбирается врачом индивидуально в зависимости от причины невынашивания, срока беременности, состояния пациентки и других факторов.
Профилактика
Профилактика невынашивания беременности включает как заботу родителей о своем здоровье еще до зачатия, так и следование определенным рекомендациям уже после наступления беременности. Беременной женщине, чтобы снизить риск прерывания беременности, необходимо:
- отказаться от алкоголя, курения, ограничить или прекратить употребление кофе и кофеинсодержащих напитков;
- регулярно проходить профилактические осмотры;
- отказаться от экстремальных видов спорта, результатом которых может стать серьезная травма;
- избегать ионизирующего излучения, контакта с источниками инфекции.

Рекомендуемые анализы
- Общий анализ крови
- Лейкоцитарная формула
- Скорость оседания эритроцитов (СОЭ)
- Общий анализ мочи с микроскопией осадка
- D-димер
- Активированное частичное тромбопластиновое время (АЧТВ)
- Коагулограмма № 1 (протромбин (по квику), МНО)
- Фибриноген
- Аланинаминотрансфераза (АЛТ)
- Аспартатаминотрансфераза (АСТ)
- Глюкоза в плазме
- Креатинин в сыворотке
- Мочевина в сыворотке
- Белок общий в сыворотке
- Билирубин общий
- Билирубин прямой
- HIV 1, 2 Ag/Ab Combo (определение антител к ВИЧ типов 1 и 2 и антигена p24)
- anti-HCV, антитела, экспресс, сверхчувствительно
- HBsAg, сверхчувствительно
- Treponema pallidum, антитела, сверхчувствительно
- Toxoplasma gondii, IgM
- Toxoplasma gondii, IgG (количественно)
- Rubella Virus, IgM
- Rubella Virus, IgG (количественно)
- Cytomegalovirus, IgM
- Cytomegalovirus, IgG
- Herpes Simplex Virus 1/2, IgM
- Herpes Simplex Virus 1/2, IgG
- Тиреотропный гормон (ТТГ)
- Беременность — I триместр
- Бета-субъединица хорионического гонадотропина человека (бета-ХГЧ)
- Антифосфолипидные антитела IgG
- Антифосфолипидные антитела IgM
- Предрасположенность к ранней привычной потере беременности
- Предрасположенность к ранней привычной потере беременности (расширенный)
Аборт (прерывание беременности) в Новосибирске
Аборт или прерывание нежелательной беременности – это проблема, прямо противоположная проблеме бесплодия.
Сделать аборт в Новосибирске в «ЕвроМед клинике» можно двумя способами: фармакологическим (медикаментозным) и хирургическим.
Медикаментозный аборт: особенности процедуры
Медикаментозный аборт представляет собой весьма эффективный, безопасный способ искусственного прерывания беременности на сроке до семи недель. В таком случае не требуется хирургическое вмешательство. Данный способ прерывания беременности имеет наименьший список осложнений, если сравнивать с вакуум-аспирацией и выскабливанием. Прибегать к данной методике стоит только по разрешению гинеколога, который сможет оценить состояние, проанализировать данные плода и предварительного обследования.
Особенности медикаментозного прерывания беременности
Такой вид аборта разрешен на сроке до 42 дней от последней менструации, а также в том случае, если беременность маточная. Наибольшая эффективность от медикаментозного аборта наблюдается на сроке до 4 недель, когда гормональная перестройка не слишком выражена, а плодное яйцо прикреплено к матке весьма слабо.
Суть медикаментозного аборта – однократное применение специального стероидного препарата, провоцирующего смерть плода. Когда лекарственное средство связывается с рецепторами прогестерона, происходит блокировка действия такого важного гормона, который стимулирует рост эндометрия. Параллельно усиливается чувствительность к окситоцину, а это прерывает беременность. По прошествии 36-48 часов после применения медикамента показан прием аналога простагландинов, это позволит матке сократиться и активизировать процесс изгнания плода. Важно принимать такие лекарства под контролем врача. По прошествии двух суток проводится УЗИ. Если аборт неполный, то не обойтись без выскабливания или же вакуум-аспирации.
Преимущества и противопоказания медикаментозного аборта
Прием специальных таблеток имеет ряд существенных преимуществ
- высокий уровень эффективности;
- нет риска травмировать матку и ее шейку;
- никакой анестезии и операции;
- довольно быстрое восстановление цикла;
- отсутствует риск инфицирования;
- минимум осложнений.

Аборт – это невероятный стресс для женского организма в эмоциональном и физическом плане.
Противопоказания
- малокровие;
- внематочная беременность;
- воспалительные процессы;
- нерегулярный цикл месячных;
- эндометриоз, миома;
- тяжелые патологии внутренних органов.
Рекомендации специалиста
- Применять таблетки не позже 6 недель беременности.
- Находиться под наблюдением гинеколога и медицинского персонала, это поможет избежать осложнений.
- Избегать полового акта, физических нагрузок на протяжении трех недель.
- Регулярно опорожнять мочевой пузырь, кишечник, это поможет сократить матку.
- Следить за общим состоянием и самочувствием.
- Соблюдать регулярную, тщательную гигиену половых органов.
- Воздержаться от горячей ванны и бани, спринцевания.
Хирургический аборт: мини-аборт в Новосибирске
Хирургического аборт выполняется с помощью специальных инструментов, которые необходимо вводить в матку с целью разрушения и последующего удаления плода. В основном манипуляция проводится под наркозом. По желанию женщины можно сделать аборт не позднее двенадцатой недели.
В основном манипуляция проводится под наркозом. По желанию женщины можно сделать аборт не позднее двенадцатой недели.
Особенности процедуры
Прерывание беременности хирургическим путем проводится под наркозом (лекарственные препараты вводят внутривенно). Врач расширяет канал шейки матки до 12 миллиметров, с помощью вакуумного наконечника удаляют плод. Если возникает необходимость, для сокращения матки вводятся специальные препараты. Это поможет существенно уменьшить кровотечение. Продолжительность аборта составляет около пятнадцати минут. Важно знать, кровянистые выделения после хирургического аборта могут присутствовать на протяжении 14-20 дней.
Показания к аборту
- пузырный занос;
- наличие на матке рубца, сформировавшегося из-за проведения кесарева сечения;
- замершая беременность и сопутствующие болезни;
- пороки развития матки, влагалища;
- неполный самопроизвольный/медикаментозный аборт и сопутствующие патологии гинекологического характера.

Недостатки и преимущества процедуры
Основные плюсы хирургического аборта
- безопасный метод;
- высокий процент эффективности;
- прерывание происходит непосредственно в ходе манипуляции.
Главные минусы
- процедура носит инвазивный характер;
- риск развития побочной симптоматики – продолжительное и весьма обильное кровотечение, тошнота и рвота, болезненные ощущения в нижней части живота, высокая температура тела;
- использование наркоза может спровоцировать разные осложнения;
- опасность кровотечения и повреждения матки, мочевого пузыря, кишечника;
- при осложнениях может потребоваться процедура удаления матки.
Специфика подготовки к хирургическому аборту
Пере процедурой желательно проконсультироваться с гинекологом, это позволит собрать анамнез, определить характер менструального цикла, исход и количество предыдущих беременностей. Затем в обязательном порядке выполняется осмотр на кресле, проводятся лабораторные анализы. Огромное значение имеет анализ мочи – это невероятно качественный тест, позволяющий подтвердить беременность. Относительно анализа крови, то данный тест определяет количественное содержание особого гормона, а именно — хорионического гонадотропина. Аборт хирургического типа проводится не позднее 12 недели. При более поздних сроках нужны веские медицинские, социальные показания. Помимо этого, проводятся такие тесты: анализ на резус-фактор и группу крови, тесты на СПИД, сифилис, гепатит В.
Затем в обязательном порядке выполняется осмотр на кресле, проводятся лабораторные анализы. Огромное значение имеет анализ мочи – это невероятно качественный тест, позволяющий подтвердить беременность. Относительно анализа крови, то данный тест определяет количественное содержание особого гормона, а именно — хорионического гонадотропина. Аборт хирургического типа проводится не позднее 12 недели. При более поздних сроках нужны веские медицинские, социальные показания. Помимо этого, проводятся такие тесты: анализ на резус-фактор и группу крови, тесты на СПИД, сифилис, гепатит В.
Поле выполнения аборта стоит сделать акцент на реабилитации женщины, включающей совокупность мероприятий, цель которых избежать неприятных последствий и осложнений. В основном это обязательный прием витаминов, антибиотиков, гормональных контрацептивов. Антибактериальная терапия проводится с целью профилактики осложнений септического характера. На протяжении трех месяцев показан прием комбинированных оральных контрацептивов. Такая тактика поможет избежать осложнений и не причинить вред репродуктивному здоровью.
Такая тактика поможет избежать осложнений и не причинить вред репродуктивному здоровью.
Сколько стоит аборт в Новосибирске в «ЕвроМед клинике?
Цена аборта в Новосибирске прежде всего определяется методом прерывания беременности, сроком беременности и медицинскими показаниями. Цена медикаментозного прерывания беременности в «ЕвроМед клинике» ниже цены хирургического аборта. Точная цена прерывания беременности в нашем медицинском центре представлена в прайсе и в разделе «Наши цены».
Адекватная анестезия позволяет исключить болевые ощущения во время и после операции. В дальнейшем обязательно наблюдение, проведение контрольного ультразвукового исследования и специальная реабилитационная терапия с целью профилактики отдаленных последствий, к которым относится бесплодие.Если вы ищете медицинский центр, где делают аборт в Новосибирске, обратитесь в «ЕвроМед клинику». Штат опытных специалистов проведет квалифицированную консультацию, на которой расскажет о существующих методах прерывания беременности, возможных последствиях и рисках, назначит необходимые анализы, и подберет подходящий вариант.

Помните, только внимательное отношение к своему организму и следование всем рекомендациям лечащего врача-гинеколога позволит избежать тяжелых последствий и сохранит хрупкое женское здоровье.
|
Аборт — прерывание беременности до срока, когда плод становится жизнеспособным (т. е. способным к существованию вне матки).
|
Ведение самопроизвольного аборта — Американский семейный врач
1. Скроггинс К.М.,
Смакер В.Д.,
Кришен А.Е.
Самопроизвольная потеря беременности: оценка, ведение и последующее консультирование. Prim Care .
2000; 27: 153–67 ….
2. Крейнин MD,
Шварц JL,
Гвидо Р.С.,
Pymar HC.
Несостоятельность беременности на ранних сроках — современные концепции лечения. Наблюдение за акушерскими гинеколами .
2001; 56: 105–13.
3. Эверетт К.Частота и исход кровотечений до 20-й недели беременности: проспективное исследование из общей практики. BMJ .
1997; 315: 32–4.
4. Уилкокс А.Дж.,
Вайнберг ЧР,
О’Коннор Дж. Ф.,
Бэрд Д.Д.,
Шлаттерер JP,
Кэнфилд РЭ,
и другие.
Частота преждевременного прерывания беременности. N Engl J Med .
1988. 319: 189–94.
319: 189–94.
5. Дойчман М., Эйзингер С., Кельбер М. Осложнения беременности в первом триместре.В: ТАКЖЕ: Программа курса расширенного жизнеобеспечения в акушерстве. 4-е изд. Leawood, Кан .: Американская академия семейных врачей, 2000: 1-27.
6. Wieringade Waard M,
Бонсель Г.Дж.,
Анкум WM,
Вос Дж,
Bindels PJ.
Угроза выкидыша в общей практике: диагностическая ценность сбора анамнеза и физического осмотра. Br J Gen Pract .
2002; 52: 825–9.
7. Вонг С.Ф.,
Лам MH,
Ho LC.
Трансвагинальная сонография в обнаружении задержанных продуктов зачатия после самопроизвольного аборта в первом триместре. Дж. Клин Ультразвук .
2002; 30: 428–32.
8. Рулин М.К.,
Борнштейн С.Г.,
Кэмпбелл Дж. Д.
Надежность ультразвукового исследования в лечении самопроизвольного аборта, с клинической точки зрения считающаяся полной: проспективное исследование. Am J Obstet Gynecol .
1993. 168 (1 pt 1): 12–5.
9. Goddijn M,
Leschot NJ.
Генетические аспекты выкидыша. Baillieres Best Practices Clin Obstet Gynaecol .
2000. 14: 855–65.
10. Каннингем Ф.Г., Гант Н.Ф., Левено К.Дж., Гилстрап Л.С., Хаут Дж.С., Венстром К.Д. Самопроизвольный аборт. В: Cunningham FG, Williams JW. Акушерство Уильямса. 21-е изд. Нью-Йорк: McGrawHill, 2001: 856–69.
11. Garcia-Enguidanos A,
Calle ME,
Валеро Дж.,
Луна С,
Домингес-Рохас В.
Факторы риска выкидыша: обзор. евро J Obstet Gynecol Reprod Biol .
2002; 102: 111–9.
12. Раш В.
Потребление сигарет, алкоголя и кофеина: факторы риска самопроизвольного аборта. Acta Obstet Gynecol Scand .
2003. 82: 182–8.
13. Дондерс Г.Г.,
Ван Балк Б,
Кодрон Дж.
Londers L,
Вереекен А,
Шпиц Б.
Связь бактериального вагиноза и микоплазм с риском самопроизвольного аборта. Am J Obstet Gynecol .
Am J Obstet Gynecol .
2000; 183: 431–7.
14. Ли ДК,
Лю Л.,
Одули Р.
Воздействие нестероидных противовоспалительных препаратов во время беременности и риск выкидыша: популяционное когортное исследование. BMJ .
2003; 327: 368.
15. Нельсон Д. Б.,
Grisso JA,
Иоффе М.М.,
Брензингер С,
Шоу Л,
Датнер Э.
Влияет ли стресс на прерывание беременности на ранних сроках? Энн Эпидемиол .
2003; 13: 223–9.
16. Чунг Т.К.,
Cheung LP,
Сахота ДС,
Хейнс CJ,
Чанг AM.
Самопроизвольный аборт: краткосрочные осложнения после консервативного или хирургического лечения. Aust N Z J Obstet Gynaecol .1998; 38: 61–4.
17. Сайрам С,
Харе М,
Михайлидис Г,
Тилаганатан Б.
Роль ультразвука в выжидательной тактике невынашивания беременности на ранних сроках. Ультразвуковой акушерский гинеколь .
2001; 17: 506–9.
18. Блом Ф.,
Фриден Б,
Платц-Кристенсен JJ,
Милсом I,
Нильсен С.
Ожидаемое ведение выкидыша в первом триместре в клинической практике. Acta Obstet Gynecol Scand .
2003. 82: 654–8.
19. Gronlund L,
Гронлунд А.Л.,
Clevin L,
Андерсен Б,
Палмгрен Н,
Лидегаард О.
Самопроизвольный аборт: выжидательная тактика, лечение или хирургическая эвакуация. Acta Obstet Gynecol Scand .
2002; 81: 781–2.
20. Луиза С,
Джерми К,
Коллонс В.П.,
Bourne TH.
Ожидаемое ведение неполного самопроизвольного выкидыша в первом триместре: исход в соответствии с исходными ультразвуковыми критериями и ценность последующих посещений. Ультразвуковой акушерский гинеколь .
2002; 19: 580–2.
21. Нильсен С,
Халин М.
Ожидаемое ведение самопроизвольного аборта в первом триместре. Ланцет .
1995; 345: 84–6.
22. Анкум В.М.,
Wieringa-De Waard M,
Bindels PJ.
Ведение самопроизвольного выкидыша в первом триместре: пример применения на практике информированного совместного принятия решений. BMJ .
2001; 322: 1343–6.
23. Nielsen S,
Халин М,
Платц-Кристенсен Дж.Рандомизированное испытание, сравнивающее выжидательную и медикаментозную тактику выкидышей в первом триместре Br J Obstet Gynaecol .
1999; 106: 804–7.
24. Гейман Дж. П.,
Оливер Л.М.,
Салливан С.Д.
Ожидается медикаментозное или хирургическое лечение самопроизвольного аборта в первом триместре беременности? Объединенная количественная оценка литературы. J Am Board Fam Pract .
1999; 12: 55–64.
25. Wood SL,
PH мозга.
Медикаментозное ведение замершей беременности: рандомизированное клиническое исследование [опубликованная поправка опубликована в Obstet Gynecol 2002; 100: 175]. Акушерский гинекол .
Акушерский гинекол .
2002; 99: 563–6.
26. Юркович Д,
Росс Дж. А.,
Nicolaides KH.
Ожидаемое ведение невынашивания беременности. Br J Obstet Gynaecol .
1998; 105: 670–1.
27. Пан МВт,
Ли Т.С.,
Chung TK.
Неполный выкидыш: рандомизированное контролируемое исследование, в котором сравнивали мизопростол перорально и вагинально для медицинской эвакуации. Репродукция Человека .
2001; 16: 2283–7.
28. Wieringa-De Waard M,
Хартман Э.
Анкум WM,
Рейцма Ж.Б.,
Bindels PJ,
Bonsel GJ.Ожидаемое ведение по сравнению с хирургической эвакуацией при невынашивании беременности в первом триместре: качество жизни, связанное со здоровьем, у рандомизированных и нерандомизированных пациентов. Репродукция Человека .
2002; 17: 1638–42.
29. Ли Д.Т.,
Cheung LP,
Хейнс CJ,
Чан КП,
Chung TK.
Сравнение психологического воздействия и удовлетворенности клиентов хирургическим лечением с медикаментозным лечением самопроизвольного аборта: рандомизированное контролируемое исследование. Am J Obstet Gynecol .2001; 185: 953–8.
Am J Obstet Gynecol .2001; 185: 953–8.
30. Мольнар А.М.,
Оливер Л.М.,
Гейман JP.
Предпочтения пациентов в отношении ведения неполного самопроизвольного аборта в первом триместре. J Am Board Fam Pract .
2000; 13: 333–7.
31. Neugebauer R,
Клайн Дж,
О’Коннор П.,
Крик П,
Джонсон Дж.
Шкодол А,
и другие.
Детерминанты депрессивных симптомов в первые недели после выкидыша. Am J Public Health .1992; 82: 1332–9.
32. Neugebauer R,
Клайн Дж,
Крик П,
Шкодол А,
О’Коннор П.,
Геллер П.А.,
и другие.
Большое депрессивное расстройство через 6 месяцев после выкидыша. JAMA .
1997. 277: 383–8.
33. Янссен HJ,
Cuisinier MC,
Hoogduin KA,
de Graauw KP.
Контролируемое проспективное исследование психического здоровья женщин после невынашивания беременности. Am J Psychiatry .1996; 153: 226–30.
Am J Psychiatry .1996; 153: 226–30.
34. Тапар А.К.,
Тапар А.
Психологические последствия выкидыша: контролируемое исследование с использованием опросника общего состояния здоровья и больничной шкалы тревожности и депрессии. Br J Gen Pract .
1992; 42: 94–6.
35. Speraw SR.
Опыт выкидыша: как пары определяют качество оказания медицинской помощи. Дж Перинатол .
1994; 14: 208–15.
36. Ли К.,
Слэйд П.
Выкидыш как травмирующее событие: обзор литературы и новые значения вмешательства. J Psychosom Res .
1996. 40: 235–44.
Ранняя потеря беременности | ACOG
РЕФЕРАТ: В клинической практике часто встречается потеря беременности на ранних сроках или потеря внутриутробной беременности в первом триместре. Акушеры и гинекологи должны понимать использование различных диагностических инструментов, чтобы различать жизнеспособную и нежизнеспособную беременность, и предлагать пациентам полный спектр терапевтических возможностей, включая выжидательную, медикаментозную и хирургическую тактику.Целью данного практического бюллетеня является обзор диагностических подходов и описание вариантов ведения раннего невынашивания беременности.
Общие сведения
Определение
Ранняя потеря беременности определяется как нежизнеспособная внутриутробная беременность с пустым гестационным мешком или гестационным мешком, содержащим эмбрион или плод без сердечной деятельности плода в течение первых 12 6/7 недель беременности. 1. В первом триместре термины «выкидыш», «самопроизвольный аборт» и «потеря беременности на ранних сроках» взаимозаменяемы, и в литературе нет единого мнения по поводу терминологии.Однако в данном практическом бюллетене будет использоваться термин «потеря беременности на ранних сроках».
Заболеваемость
Выкидыш на ранних сроках является обычным явлением и встречается в 10% всех клинически признанных беременностей 2 3 4. Примерно 80% всех случаев выкидыша происходят в течение первого триместра 2 3.
Этиология и факторы риска
Приблизительно 50% всех случаев потери беременности на ранних сроках связаны с хромосомными аномалиями плода 5 6. Наиболее частыми факторами риска, выявленными среди женщин, переживших потерю беременности на ранних сроках, являются пожилой возраст матери и ранее имевшаяся потеря беременности на ранних сроках 7 8.Частота клинически признанной потери беременности на ранних сроках для женщин в возрасте 20–30 лет составляет 9–17%, и этот показатель резко возрастает с 20% в возрасте 35 лет до 40% в возрасте 40 лет и 80% в возрасте 45 лет 7. Обсуждение из многих факторов риска, которые, как считается, связаны с потерей беременности на ранних сроках, выходит за рамки этого документа и более подробно рассматривается в других публикациях 6 7.
Клинические соображения и рекомендации
Какие результаты можно использовать для подтверждения диагностика потери беременности на ранних сроках?
Общие симптомы потери беременности на ранних сроках, такие как вагинальное кровотечение и спазмы матки, также часто встречаются при нормальной беременности, внематочной беременности и молярной беременности.Перед началом лечения важно отличать потерю беременности на ранних сроках от других осложнений беременности на ранних сроках. Лечение потери беременности на ранних сроках до подтвержденного диагноза может иметь пагубные последствия, включая прерывание нормальной беременности, осложнения беременности или врожденные дефекты 9. Следовательно, для постановки окончательного диагноза необходима тщательная оценка. В сочетании с подробным медицинским анамнезом и физическим обследованием, ультразвуковое исследование и анализ сывороточного β-ХГЧ могут быть полезны для постановки точного диагноза.
Ультрасонография, если таковая имеется, является предпочтительным методом для проверки наличия жизнеспособной внутриутробной беременности. В некоторых случаях диагностика потери беременности на ранних сроках довольно проста и требует ограниченного тестирования или визуализации. Например, выкидыш на ранних сроках может быть точно диагностирован у женщины с подтвержденной УЗИ внутриутробной беременностью, которая впоследствии проявляется значительным вагинальным кровотечением и пустой маткой при ультразвуковом исследовании.В других случаях диагноз потери беременности на ранних сроках не так однозначен. В зависимости от конкретных клинических обстоятельств и степени уверенности в диагностике пациента, одного теста на β-ХГЧ в сыворотке или ультразвукового исследования может быть недостаточно для подтверждения диагноза потери беременности на ранних сроках.
Об использовании ультразвуковых критериев для подтверждения диагноза невынашивания беременности на ранних сроках впервые сообщалось в начале 1990-х годов, вскоре после того, как ультразвуковое исследование влагалища стало широко доступным.Основываясь на этих ранних исследованиях, в качестве диагностических критериев для подтверждения потери беременности на ранних сроках использовались длина коронки и крестца (CRL) 5 мм без сердечной деятельности или пустой гестационный мешок со средним диаметром гестационного мешка 16 мм 10 11. Недавно два большие проспективные исследования были использованы, чтобы оспорить эти ограничения. В первом исследовании 1060 женщин с внутриутробными беременностями с неопределенной жизнеспособностью наблюдались до 11–14 недель гестации 12. В этой группе женщин 55,4% женщин получили диагноз «нежизнеспособная беременность» в течение периода наблюдения.Отсечка CRL в 5 мм была связана с 8,3% ложноположительными результатами для ранней потери беременности. Отсечка CRL в 5,3 мм требовалась для достижения 0% ложноположительных результатов в этом исследовании 12. Точно так же авторы сообщили о 4,4% ложно-положительных результатах для ранней потери беременности при использовании среднего отсечения диаметра гестационного мешка 16 мм. . Среднее значение диаметра гестационного мешка 21 мм (без эмбриона и с желточным мешком или без него) при первом ультразвуковом исследовании требовалось для достижения 100% специфичности для ранней потери беременности.Во втором исследовании с участием 359 женщин из первой исследовательской группы авторы пришли к выводу, что скорость роста гестационного мешка (средний диаметр гестационного мешка) и эмбриона (CRL) не может точно предсказать жизнеспособность 13. Однако авторы пришли к выводу, что если гестационный мешок был пуст при первоначальном сканировании, отсутствие видимого желточного мешка или эмбриона при втором сканировании, проведенном через 7 дней или более после первого сканирования, всегда было связано с потерей беременности 13.
На основании этих исследований Общество радиологов в г. Ультразвуковая мультиспециализированная группа по диагностике выкидыша в раннем первом триместре и исключению жизнеспособной внутриутробной беременности разработала руководящие принципы, которые значительно более консервативны, чем предыдущие рекомендации, а также имеют более строгие ограничения, чем исследования, на которых они основаны 14 Таблица 1.Авторы рекомендаций сообщают, что более строгие ограничения необходимы для учета вариабельности между наблюдателями; тем не менее, это уже было учтено в первоначальном исследовании с использованием нескольких ультразвуковых аппаратов 12. 15. Следует признать другие важные ограничения при разработке этих рекомендаций. Например, было несколько случаев на уровне измерений или около них, которые в конечном итоге были определены как границы принятия решения. Точно так же время между наблюдением за гестационным мешком и ожиданием увидеть желточный мешок или эмбрион было увеличено с 7 дней и более в клиническом исследовании 13 до 14 дней в рекомендациях 14.Основание этой рекомендации неясно.
Акушеры-гинекологи, ухаживающие за женщинами, которые пережили возможное прерывание беременности на ранних сроках, должны учитывать другие клинические факторы при интерпретации рекомендаций Общества радиологов по УЗИ, включая желание женщины продолжить беременность; ее готовность отложить вмешательство для достижения 100% уверенности в прерывании беременности; и потенциальные последствия ожидания вмешательства, включая нежелательный спонтанный отхождение тканей беременных, необходимость внепланового посещения или процедуры и беспокойство пациента.Важно включить пациента в диагностический процесс и адаптировать эти рекомендации к обстоятельствам пациента.
Критерии, которые считаются предполагающими, но не диагностическими, для ранней потери беременности перечислены в Таблице 1. 14. Также были показаны медленное сердцебиение плода (менее 100 ударов в минуту на 5–7 неделе беременности) 16 и субхорионическое кровотечение. быть связано с ранним невынашиванием беременности, но не должно использоваться для постановки окончательного диагноза 17. Эти результаты требуют дальнейшей оценки через 7–10 дней 14.
В случаях, когда внутриутробная беременность не может быть идентифицирована с достаточной уверенностью, могут потребоваться серийные измерения уровня β-ХГЧ в сыворотке и ультразвуковые исследования перед лечением, чтобы исключить возможность внематочной беременности. Подробное описание рекомендуемого подхода к диагностике и ведению внематочной беременности доступно в Практическом бюллетене № 193, Трубная внематочная беременность 18.
Каковы варианты ведения при ранней потере беременности?
Принятые варианты лечения потери беременности на ранних сроках включают выжидательную тактику, лечение или хирургическую эвакуацию.Хотя эти варианты существенно различаются по процессу, все они оказались достаточно эффективными и приемлемыми для пациентов. У женщин без медицинских осложнений или симптомов, требующих срочной хирургической эвакуации, планы лечения могут безопасно учитывать предпочтения пациента в отношении лечения. Нет никаких доказательств того, что какой-либо подход приводит к различным долгосрочным результатам. Пациентов следует проинформировать о рисках и преимуществах каждого варианта. Следующее обсуждение относится к симптоматическим и бессимптомным пациентам.
выжидательная тактика
Из-за отсутствия исследований безопасности выжидательной тактики во втором триместре и опасений по поводу кровотечения, выжидательную тактику обычно следует ограничивать беременностями в течение первого триместра. При наличии достаточного времени (до 8 недель) выжидательная тактика успешна в достижении полного изгнания примерно у 80% женщин 19. Ограниченные данные позволяют предположить, что выжидательная тактика может быть более эффективной у женщин с симптомами (тех, кто сообщает о прохождении ткани или имеет соответствующие результаты УЗИ с неполным изгнанием), чем у бессимптомных женщин 20 21.Более того, исследования, в которых участвовали женщины с неполным невынашиванием беременности на ранних сроках, как правило, сообщают о более высоких показателях успеха, чем те, которые включали только женщин с пропущенной или анэмбриональной потерей беременности 22.
Пациенты, проходящие выжидательную тактику, могут испытывать умеренное или сильное кровотечение и спазмы. Должны быть предоставлены учебные материалы, инструктирующие пациента о том, когда и к кому обращаться в случае сильного кровотечения, а также рецепты на обезболивающие. Также важно сообщить пациентам, что может потребоваться операция, если полное изгнание не будет достигнуто.В исследованиях среди женщин с преждевременной потерей беременности для подтверждения полного прохождения гестационной ткани обычно использовались ультразвуковые критерии, симптомы, сообщаемые пациентками, или и то, и другое. Хотя в литературе нет единого мнения, обычно используемым критерием для полного изгнания тканей беременных является отсутствие гестационного мешка и толщина эндометрия менее 30 мм 23. Однако нет никаких доказательств того, что заболеваемость увеличивается у бессимптомных женщин. с более толстым эндометрием 24.Хирургическое вмешательство не требуется у бессимптомных женщин с утолщенной полосой эндометрия после лечения по поводу потери беременности на ранних сроках. Таким образом, использование ультразвукового исследования для каких-либо диагностических целей, кроме документирования отсутствия гестационного мешка, не рекомендуется. Другие подходы к последующему наблюдению, такие как стандартизированные последующие телефонные звонки, тесты на беременность в моче или серийные количественные измерения β-ХГЧ в сыворотке, могут быть полезны, особенно для женщин с ограниченным доступом к последующему ультразвуковому исследованию 25.Тем не менее, эти подходы недостаточно изучены среди женщин, потерявших беременность на ранних сроках, чтобы дать им четкие рекомендации.
Медицинское ведение
Медицинское ведение выкидыша на ранних сроках можно рассмотреть у женщин без инфекции, кровотечения, тяжелой анемии или нарушений свертываемости крови, которые хотят сократить время до полного изгнания, но предпочитают избегать хирургической эвакуации. По сравнению с выжидательной тактикой, медикаментозное лечение потери беременности на ранних сроках сокращает время до изгнания и увеличивает частоту полного изгнания без необходимости хирургического вмешательства 26.
Схемы на основе мизопростола были тщательно изучены для лечения ранней потери беременности 26. Большинство исследований показывают, что большая доза мизопростола более эффективна, чем меньшая, а вагинальное или сублингвальное введение более эффективно, чем пероральное введение, хотя сублингвальный путь связан с большим количеством случаев диареи 26. Крупнейшее рандомизированное контролируемое исследование, проведенное в США, продемонстрировало полное изгнание к 3-му дню у 71% женщин с потерей беременности в первом триместре после одной дозы 800 мкг вагинального мизопростола 23.Показатель успеха увеличился до 84% после того, как при необходимости была введена вторая доза мизопростола вагинально — 800 мкг. Таким образом, пациентам, которым показано медикаментозное лечение потери беременности на ранних сроках, рекомендуется начальное лечение с использованием 800 мкг вагинального мизопростола с повторной дозой по мере необходимости. Вставка 1.
Протокол медицинского лечения потери беременности на ранних сроках
Мизопростол 800 мкг вагинально, с одной повторной дозой по мере необходимости, не ранее чем через 3 часа после первой дозы и обычно в течение 7 дней, если нет ответа на первую дозу *
Доза мифепристона (200 мг перорально) 24 за несколько часов до введения мизопростола следует учитывать возможность доступности мифепристона. †
Пациенту должны быть выписаны рецепты на обезболивающие.
Rh (D) -отрицательные и несенсибилизированные женщины должны получить Rh (D) -иммунный глобулин в течение 72 часов после первого введения мизопростола.
Последующее наблюдение для документирования полного прохождения ткани может быть выполнено с помощью ультразвукового исследования, обычно в течение 7–14 дней. Вместо этого в условиях, где недоступно ультразвуковое исследование, можно использовать серийные измерения β-ХГЧ в сыворотке крови.При определении того, произошло ли полное изгнание, также следует учитывать симптомы, сообщаемые пациентом.
В случае неудачного лечения пациентка может выбрать выжидательную тактику на время, определяемое женщиной и ее акушером-гинекологом или другим гинекологом, или отсасывающий кюретаж.
* Zhang J, Gilles JM, Barnhart K, Creinin MD, Westhoff C, Frederick MM. Сравнение медикаментозного лечения с использованием мизопростола и хирургического лечения неудач на ранних сроках беременности.Национальный институт детского здоровья и развития человека (NICHD) Управление ранней неудачей беременности. N Engl J Med 2005; 353: 761–9.
† Schreiber CA, Creinin MD, Atrio J, Sonalkar S, Ratcliffe SJ, Barnhart KT. Предварительное лечение мифепристоном для лечения потери беременности на ранних сроках. N Engl J Med 2018; 378: 2161–70.
Добавление дозы мифепристона (200 мг перорально) за 24 часа до введения мизопростола может значительно повысить эффективность лечения и должно рассматриваться при доступности мифепристона. Вставка 1.Хотя в первоначальных исследованиях не было ясности в отношении пользы мифепристона для лечения потери беременности на ранних сроках 27, рандомизированное контролируемое исследование 2018 года показало, что комбинированная схема лечения мифепристоном и мизопростолом превосходит только мизопростол для лечения потери беременности на ранних сроках 28. Среди 300 женщин, перенесших потерю беременности Медицинское ведение случаев потери беременности на ранних сроках: у тех, кто получал мифепристон (200 мг перорально) с последующим приемом мизопростола (800 мкг вагинально) через 24 часа, значительно увеличилась частота полного изгнания (относительный риск [ОР], 1.25; 95% ДИ 1,09–1,43) по сравнению с женщинами, получавшими только мизопростол (800 мкг вагинально) 28. Режим мифепристон – мизопростол также был связан со снижением риска хирургического вмешательства с аспирацией матки для завершения лечения (ОР 0,37; 95% ДИ 0,21–0,68). Сообщения об интенсивности кровотечения и боли, а также о других побочных эффектах были в целом одинаковыми для двух групп лечения, а возникновение серьезных побочных эффектов было редким среди всех участников. Эти результаты согласуются с продемонстрированной эффективностью и безопасностью комбинированного режима мифепристона и мизопростола для медикаментозного аборта 29 30.В настоящее время доступность мифепристона ограничена стратегией оценки рисков и смягчения последствий Управления по санитарному надзору за качеством пищевых продуктов и медикаментов США 31. Американский колледж акушеров и гинекологов поддерживает улучшение доступа к мифепристону по показаниям в области репродуктивного здоровья 32.
Кокрановский обзор ограниченных данных 2013 года завершился что среди женщин с неполным невынашиванием беременности (т. е. с неполным прохождением ткани) добавление мизопростола явно не приводит к более высоким показателям полной эвакуации по сравнению с выжидательной тактикой (через 7-10 дней показатели успеха составляли 80-81% по сравнению с 52%). –85% соответственно) 33.Таким образом, в настоящее время недостаточно доказательств, подтверждающих или опровергающих использование мизопростола женщинами с неполным невынашиванием беременности.
Как и в случае с выжидательной тактикой потери беременности на ранних сроках, женщин, выбирающих лечение, следует проинформировать о том, чего ожидать при прохождении тканей беременных, предоставить информацию о том, когда звонить в случае кровотечения, и дать рецепты на обезболивающие. Консультации должны подчеркнуть, что у женщины, вероятно, будет кровотечение, более сильное, чем менструальное (и потенциально сопровождающееся сильными спазмами).Женщина должна понимать, насколько сильное кровотечение считается слишком сильным. Простая рекомендация для пациентки — это замачивание двух прокладок макси в час в течение 2 часов подряд 34. Пациентке следует посоветовать позвонить своему акушеру-гинекологу или другому гинекологу, если у нее возникнет кровотечение такого уровня. Как и в случае выжидательной тактики, также важно сообщить пациентам, что может потребоваться операция, если медицинское лечение не приводит к полному изгнанию.
Последующее наблюдение обычно включает подтверждение полного изгнания с помощью ультразвукового исследования, но вместо этого можно использовать серийное измерение уровня β-ХГЧ в условиях, где ультразвуковое исследование недоступно.При определении того, произошло ли полное изгнание, также следует учитывать симптомы, сообщаемые пациентом.
Хирургическое лечение
Хирургическое опорожнение матки долгое время было традиционным подходом для женщин с преждевременной потерей беременности и сохранением тканей. Женщинам с кровотечением, гемодинамической нестабильностью или признаками инфекции следует срочно лечить хирургическим опорожнением матки. Хирургическая эвакуация также может быть предпочтительнее в других ситуациях, включая наличие сопутствующих заболеваний, таких как тяжелая анемия, нарушения свертываемости крови или сердечно-сосудистые заболевания.Многие женщины предпочитают хирургическую эвакуацию выжидательной или медикаментозной терапии, поскольку она обеспечивает более быстрое завершение процесса с меньшим количеством последующих наблюдений.
Раньше опорожнение матки часто выполнялось только с помощью резкого выскабливания. Однако исследования показывают, что использование отсасывающего выскабливания превосходит использование только резкого выскабливания 35 36. Кроме того, рутинное использование резкого выскабливания вместе с отсасывающим кюретажем в первом триместре не дает никаких дополнительных преимуществ до тех пор, пока акушер-гинеколог: гинеколог или другой гинеколог уверен, что матка пуста.Отсасывающий кюретаж также может выполняться в офисных условиях с использованием электрического источника вакуума или ручного вакуумного аспиратора, под местной анестезией с добавлением седативных средств или без них 37 38. Хирургическое лечение в условиях офиса предлагает значительную экономию затрат по сравнению с той же процедурой, выполняемой в в операционной 38 39 40. Пациенты часто выбирают лечение в офисе из-за его удобства и доступности расписания. 38.
Как различные варианты лечения ранней потери беременности соотносятся по эффективности и риску осложнений?
Исследования показали, что выжидательная, медикаментозная и хирургическая тактика выкидыша на ранних сроках приводит к полному удалению тканей беременных у большинства пациенток, а серьезные осложнения возникают редко.В качестве основного подхода хирургическая эвакуация приводит к более быстрой и более предсказуемой полной эвакуации 22. Успех хирургической эвакуации матки при выкидышах на ранних сроках приближается к 99% 23. Крупнейшее исследование в США показало, что показатели успеха после медикаментозного ведения анэмбриональных беременностей (81%) был ниже, чем при гибели эмбриона или плода (88%) или неполной или неизбежной потере беременности на ранних сроках (93%) 23. Однако последующий многофакторный анализ тех же данных показал, что только активное кровотечение и отсутствие родов были сильными предикторами успеха 41.Таким образом, медицинское лечение является разумным вариантом при любом типе несостоятельности беременности.
В целом серьезные осложнения после лечения потери беременности на ранних сроках встречаются редко и сопоставимы по типам лечения. Образование клинически значимого внутриматочного спайки — редкое осложнение после хирургической эвакуации. Кровоизлияние и инфекция могут возникнуть при любом подходе к лечению. В исследовании ведения безуспешной беременности на ранних сроках женщины, рандомизированные в группу мизопростола, имели значительно более высокую вероятность снижения уровня гемоглобина более или равного 3 г / дл, чем женщины в группе вакуумной аспирации 23 42.Тем не менее, частота госпитализаций, связанных с кровотечением, с переливанием или без него, одинакова для разных подходов к лечению (0,5–1%) 23 43. Инфекция таза также может возникнуть после любого типа лечения потери беременности на ранних сроках. В одном систематическом обзоре был сделан вывод о том, что, хотя уровень инфицирования оказался ниже среди тех, кто подвергался выжидательной тактике, чем среди тех, кто подвергался хирургической эвакуации (ОР 0,29; 95% ДИ 0,09–0,97), общие показатели инфекции были низкими (1-2%) 43. Поскольку ни один из подходов не был явно лучше, составители обзора пришли к выводу, что предпочтение пациента должно определять выбор вмешательства 43.
Риск инфицирования после аспирационного кюретажа при пропущенной ранней беременности должен быть таким же, как после аспирационного кюретажа при искусственном прерывании беременности. Таким образом, несмотря на отсутствие данных, антибиотикопрофилактика также должна рассматриваться для пациенток с преждевременной потерей беременности 44 45. Использование однократной предоперационной дозы доксициклина рекомендуется для предотвращения инфекции после хирургического лечения потери беременности на ранних сроках. Некоторые эксперты рекомендуют введение однократной дозы 200 мг доксициклина за 1 час до хирургического лечения потери беременности на ранних сроках для предотвращения послеоперационной инфекции.Использование антибиотиков, основанное только на диагнозе неполной потери беременности на ранних сроках, не снижает инфекционных осложнений до тех пор, пока не возникает подозрений на небезопасный искусственный аборт 46. Польза антибиотикопрофилактики для лечения ранней потери беременности неизвестна.
Чем разные подходы к лечению потери беременности на ранних сроках различаются по стоимости?
Исследования неизменно показывают, что хирургическое вмешательство в операционной обходится дороже, чем выжидательное или медикаментозное лечение 47 48.Однако хирургическое вмешательство в условиях офиса может быть более эффективным и менее затратным, чем медицинское лечение, если оно проводится без общей анестезии и в обстоятельствах, при которых вероятны многочисленные посещения кабинета или низкая вероятность успеха с помощью медицинского лечения или выжидательной тактики 49. Выводы результаты исследований, сравнивающих экономическую эффективность схем лечения и выжидательной тактики, противоречивы. Однако проведенный в США анализ всех трех подходов к лечению показал, что лечение с помощью мизопростола было наиболее экономически эффективным вмешательством 48.Одним из ограничений имеющихся исследований стоимости лечения потери беременности на ранних сроках является то, что ни одно из этих исследований не может адекватно учитывать клинические нюансы или предпочтения пациента в лечении, которые могут повлиять на соблюдение пациентом режима первичного лечения и, как следствие, на эффективность этого лечения. Например, в одном наблюдательном исследовании эффективность медикаментозного лечения потери беременности на ранних сроках была намного ниже, чем показатели, о которых сообщалось в рандомизированных клинических испытаниях, что во многом объяснялось нежеланием пациенток завершить схему лечения 50.
Как следует проконсультировать пациенток относительно интервала между беременностями после выкидыша на ранних сроках?
Нет качественных данных в поддержку отсрочки зачатия после потери беременности на ранних сроках для предотвращения последующей потери беременности на ранних сроках или других осложнений беременности. Небольшие обсервационные исследования показывают отсутствие пользы от отсроченного зачатия после потери беременности на ранних сроках 51 52. Как правило, рекомендуется воздержание от вагинального полового акта в течение 1-2 недель после полного отхождения беременных тканей для снижения риска инфекции, но это не рекомендация, основанная на фактических данных. .
Как следует консультировать пациенток относительно использования противозачаточных средств после выкидыша на ранних сроках?
Женщины, желающие использовать контрацептивы, могут начать использование гормональных контрацептивов сразу после завершения выкидыша на раннем сроке 53. Противопоказаний к установке внутриматочной спирали сразу после хирургического лечения выкидыша на раннем сроке нет, если не предполагается септический аборт 53 Частота изгнания при немедленном введении внутриматочной спирали после отсасывающего выскабливания в первом триместре клинически не отличается от установки через 2–6 недель после операции (5% против 2.7% через 6 месяцев) 54.
Как следует консультировать пациенток в отношении предотвращения аллоиммунизации после потери беременности на ранних сроках?
Хотя риск аллоиммунизации невелик, последствия могут быть значительными, и введение иммуноглобулина Rh D следует рассматривать в случаях потери беременности на ранних сроках, особенно тех, которые происходят позже в первом триместре. Если вводится, следует вводить дозу не менее 50 мкг. Из-за более высокого риска аллоиммунизации резус-D-отрицательные женщины, которым было проведено хирургическое лечение потери беременности на ранних сроках, должны получать профилактику Rh D-иммуноглобулином 55.
Какое обследование необходимо после потери беременности на ранних сроках?
Обычно не рекомендуется проводить обследование до окончания второй подряд клинической потери беременности на ранних сроках 7. Хромосомные анализы матери или плода или тесты на наследственные тромбофилии не рекомендуются в плановом порядке после одной потери беременности на ранних сроках. Хотя тромбофилии обычно рассматриваются как причина потери беременности на ранних сроках, только антифосфолипидный синдром неизменно доказал свою значительную связь с потерей беременности на ранних сроках 56 57.Кроме того, не было показано, что использование антикоагулянтов, аспирина или того и другого снижает риск прерывания беременности на ранних сроках у женщин с тромбофилиями, за исключением женщин с антифосфолипидным синдромом 58 59.
Существуют ли какие-либо эффективные меры для предотвращения раннего прерывания беременности. потеря беременности?
Эффективных мер по предотвращению потери беременности на ранних сроках не существует. Исторически рекомендованные методы лечения, такие как тазовый отдых, витамины, миорелаксанты и введение β-ХГЧ, не доказали свою эффективность в предотвращении потери беременности на ранних сроках 60 61 62.Точно так же не следует рекомендовать постельный режим для предотвращения потери беременности на ранних сроках 63. Кокрановский обзор 2008 года не выявил эффекта профилактического приема прогестерона (перорального, внутримышечного или вагинального) на предотвращение потери беременности на ранних сроках 64. При угрозе потери беременности на ранних сроках. , использование прогестинов является спорным, и не имеется убедительных доказательств, подтверждающих их использование 65. Тем не менее, женщинам, у которых в анамнезе было не менее трех случаев невынашивания беременности, может помочь прогестероновая терапия в первом триместре 7.
Ранняя потеря беременности в неотложной медицинской помощи: история вопроса, патофизиология, этиология
Автор
Слава В Гауфберг, доктор медицины Доцент медицины Гарвардской медицинской школы; Директор программы обучения временной резидентуры, Кембриджский альянс здравоохранения
Слава В. Гауфберг, доктор медицины, является членом следующих медицинских обществ: Американский колледж врачей скорой помощи
Раскрытие информации: не подлежит разглашению.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Получил зарплату от Medscape за работу. для: Medscape.
Марк Л. Цвангер, MD, MBA, FACEP Врач скорой медицинской помощи
Марк Л. Цвангер, доктор медицины, MBA, FACEP является членом следующих медицинских обществ: Американский колледж врачей скорой помощи
Раскрытие: Ничего не разглашать.
Главный редактор
Джетер (Джей) Притчард Тейлор, III, доктор медицины Доцент кафедры хирургии Медицинской школы Университета Южной Каролины; Лечащий врач, клинический инструктор, специалист по комплаенсу, отделение неотложной медицины, больница Palmetto Richland
Джетер (Джей) Притчард Тейлор, III, доктор медицинских наук, является членом следующих медицинских обществ: Американской академии неотложной медицины, Американского колледжа врачей неотложной помощи, Американская медицинская ассоциация, Колумбийское медицинское общество, Общество академической неотложной медицины, Колледж врачей неотложной помощи Южной Каролины, Медицинская ассоциация Южной Каролины
Раскрытие информации: Служить (d) в качестве директора, должностного лица, партнера, сотрудника, советника, консультанта или попечителя для: Наемный подрядчик — главный редактор Medscape.
Дополнительные участники
Рой Ли Алсон, доктор медицины, доктор философии, FACEP Профессор, факультет неотложной медицины, медицинский факультет университета Уэйк Форест; Медицинский директор скорой медицинской помощи округа Форсайт; Заместитель медицинского директора, North Carolina Baptist AirCare
Рой Ли Алсон, доктор медицинских наук, FACEP является членом следующих медицинских обществ: Американского колледжа врачей скорой помощи, Национальной ассоциации врачей скорой помощи, Общества академической медицины неотложной помощи, Всемирной ассоциации по борьбе с бедствиями и неотложной медицинской помощи
Раскрытие информации: раскрывать нечего.
Потеря беременности — AMBOSS
Последнее обновление: 18 февраля 2021 г.
Резюме
Потеря беременности может произойти даже при ранее здоровой беременности. Если это происходит до 20 недель беременности (~ 10% беременностей), это называется преждевременной потерей беременности, выкидышем или самопроизвольным абортом. Если это происходит после 20 недель беременности, это называется мертворождением или внутриутробной гибелью плода. Большинство самопроизвольных абортов происходит из-за анеуплоидии плода. Другими частыми причинами самопроизвольного аборта являются материнские заболевания, травмы и врожденные аномалии.Мертворождение может быть вызвано заболеванием матери, патологией плаценты, осложнениями со стороны пуповины или врожденными аномалиями плода. Во многих случаях причина самопроизвольного аборта или мертворождения неизвестна. Ведение невынашивания беременности зависит от недели беременности и клинических проявлений. Чаще всего это связано с медикаментозной эвакуацией беременности, хирургической эвакуацией беременности или выжидательной тактикой. После самопроизвольного аборта продукты зачатия должны пройти гистопатологическое исследование.Точно так же вскрытие плода должно быть выполнено после мертворождения, чтобы определить основную причину и устранить любую изменяемую этиологию.
Определение
Ссылки: [1]
Этиология
- Материнские
- Патологии репродуктивных органов
- Системные заболевания
- Фетоплацентарный
- Разное
- Материнская
- Фетоплацентарный
- Разное
- Неизвестно (в некоторых исследованиях более половины всех мертворождений имели неизвестную этиологию)
- Окружающая среда (воздействие токсинов, таких как наркотики или курение матери во время беременности)
Каталожные номера: [1] [2] [3]
Клинические особенности
Каталожные номера: [1] [4]
Диагностика
- Ультразвуковое исследование — лучший диагностический метод для подтверждения потери сердечной деятельности плода и гибели плода.
- Для выяснения причины смерти рекомендуется вскрытие плода.
Каталожные номера: [1] [3]
Лечение
Профилактика
- Сведите к минимуму риск с помощью лечения материнских заболеваний и адекватной дородовой помощи.
Угроза прерывания беременности
Неизбежные, неполные или замершие аборты
Ведение неосложненных самопроизвольных абортов в основном зависит от предпочтений пациента.Возможны следующие варианты:
Полный аборт
- Не спешите роды, если не подвергается риску материнское здоровье (например, преэклампсия, инфекция).
- Самопроизвольные роды обычно начинаются в течение 2 недель после внутриутробной гибели плода. Однако роды могут быть вызваны окситоцином, если у матери развивается заболевание (например, нарушение свертываемости крови) или если пациентка предпочитает индукцию.
- Вагинальные роды безопаснее, чем кесарево сечение, но многие пациенты предпочитают кесарево сечение.
- Выразите сочувствие и признайте горе пациента; обеспечить конфиденциальность и эмоциональную поддержку.
- Пациентам должно быть предложено вскрытие плода для определения причины смерти.
Ссылки: [6] [7] [8] [9]
Медикаментозный аборт
Ссылки: [7] [10] [11] [11] [ 12]
Осложнения
Каталожные номера: [7]
Перечислим наиболее важные осложнения.Выбор не исчерпывающий.
Ссылки
- Tulandi T, Al-Fozan HM, Levine D, Barbieri RL, Eckler K. Самопроизвольный аборт: факторы риска, этиология, клинические проявления и диагностическая оценка. В: Сообщение TW, под ред. Дата обновления . Уолтем, Массачусетс: UpToDate. https://www.uptodate.com/contents/spontaneous-abortion-risk-factors-etiology-clinical-manifestations-and-diagnostic-evaluation . Последнее обновление: 19 января 2017 г. Дата обращения: 30 августа 2017 г.
- Дженкинс Б., Макиннис М., Льюис К. Переход к USMLE Step 2 CK .
Липпинкотт Уильямс и Уилкинс
; 2015 г. - Фреттс Р.С., Локвуд С.Дж., Барсс В.А. Смерть плода и мертворождение: заболеваемость, этиология и профилактика. В: Сообщение TW, под ред. Дата обновления . Уолтем, Массачусетс: UpToDate. https://www.uptodate.com/contents/fetal-death-and-stillbirth-incidence-etiology-and-prevention . Последнее обновление: 24 апреля 2017 г. Дата обращения: 30 августа 2017 г.
- Датта, округ Колумбия, Конар Х. Учебник акушерства .
Издательство Jaypee Brothers Medical
; 2015 г. - Расширение и выскабливание.
https://www.acog.org/Patients/FAQs/Dilation-and-Curettage .
Обновлено: 1 марта 2019 г.
Дата обращения: 27 июня 2019 г. - Moise KJ. Профилактика резус (D) аллоиммунизации при беременности. В: Сообщение TW, под ред. Дата обновления . Уолтем, Массачусетс: UpToDate. http://www.uptodate.com/contents/prevention-of-rhesus-d-alloimmunization-in-pregnancy .Последнее обновление: 28 августа 2016 г. Дата обращения: 11 мая 2017 г.
- Tulandi T, Al-Fozan HM, Barbieri RL, Eckler K. Spontaneous Abortion: Management. В: Сообщение TW, под ред. Дата обновления . Уолтем, Массачусетс: UpToDate. https://www.uptodate.com/contents/spontaneous-abortion-management . Последнее обновление: 7 августа 2017 г. Дата обращения: 30 августа 2017 г.
- Салем Л., Сингер К., Ло БМ. Rh несовместимость. Rh Несовместимость . Нью-Йорк, штат Нью-Йорк: WebMD. http://emedicine.medscape.com/article/797150 .Обновлено: 15 марта 2017 г. Дата обращения: 30 августа 2017 г.
- Grunebaum A, Chervenak FA, Lockwood CJ, Barss VA. Смерть плода и мертворождение: материнская забота. В: Сообщение TW, под ред. Дата обновления . Уолтем, Массачусетс: UpToDate. https://www.uptodate.com/contents/fetal-death-and-stillbirth-maternal-care . Последнее обновление: 12 января 2017 г. Дата обращения: 30 августа 2017 г.
Creinin MD. Режимы медикаментозного аборта: исторический контекст и обзор .. Am J Obstet Gynecol .2000; 183
(2 Приложение): стр.S3-9.Брайант А.Г., Риган Э., Стюарт Г. Обзор медикаментозного аборта в клинической практике. Наблюдение за акушерскими гинеколами . 2014; 69
(1): с.39-45.
DOI: 10.1097 / ogx.0000000000000017. | Открыть в режиме чтения QxMD- Медицинское ведение аборта в первом триместре.
https://www.acog.org/Clinical-Guidance-and-Publications/Practice-Bulletins/Committee-on-Practice-Bulletins-Gynecology/Medical-Management-of-First-Trimester-Abortion .Обновлено: 1 марта 2014 г.
Доступ: 9 апреля 2018 г.
Неполный аборт — обзор
Лизис спаек
Внутриматочные спайки (IUA), или синдром Ашермана, обычно возникают после дилатации и выскабливания (D&C) при плановом прерывании беременности, а также при пропущенных и неполных абортах. Наиболее серьезные спайки возникают в результате послеродового выскабливания, поскольку он имеет тенденцию быть более агрессивным, чтобы остановить кровотечение, а гипоэстрогения после родов задерживают регенерацию эндометрия.Кроме того, оставшиеся продукты зачатия могут вызывать активацию фибробластов и образование коллагена. IUA также может развиться после обычного D&C на негравидной матке, поэтому случайное D&C во время диагностической лапароскопии неоправданно. 1 Наконец, ВМА может быть результатом гистероскопической или открытой миомэктомии по поводу подслизистой миомы или инфекции, такой как туберкулезный эндометрит или септический аборт.
Диагноз предлагается в случае гипо- или аменореи, часто с предменструальной молиминой, после травмы матки.Диагноз подтверждают двухфазные диаграммы базальной температуры, уровень прогестерона в сыворотке более 3 нг / мл и неудачная последовательная эстроген-прогестиновая стимуляция. Ультрасонография может обнаружить гематометрию и измерить толщину эндометрия. HSG является наиболее распространенным методом диагностики ВМА и имеет отличную корреляцию с гистероскопией. 21 Менструальный цикл хорошо коррелирует со степенью IUA; большинство пациентов с аменореей имеют тяжелую IUA, а у большинства пациентов с нормальной менструацией IUA минимальна. 21
Предполагается также, что чем больше степень ИУА, тем выше частота бесплодия. Сомнительно, влияют ли незначительные спайки на фертильность. 23 И наоборот, пациенты без спаек, но со склеротической атрофической полостью эндометрия, имеют худший прогноз. 7 К сожалению, не существует общепринятой клинически утвержденной системы классификации, что затрудняет сравнение результатов исследований. 1
Повышенное бесплодие, задержка внутриутробного развития и внутриутробная гибель плода могут быть вызваны уменьшением размера полости, недостаточным эндометрием, фиброзом миометрия и снижением маточного кровотока.Потеря базального слоя после гистероскопического адгезиолиза предотвращает новую регенерацию эндометрия и способствует инвазии трофобласта в миометрий, что приводит к повышенному риску приращения, инкремента и перкреты плаценты. 21
Оперативный гистероскопический адгезиолиз пришел на смену слепому D&C, который больше не является общепринятым методом лечения IUA. Легкие спайки легко лизируются, но лизис сильных спаек является наиболее опасной гистероскопической процедурой из-за отсутствия анатомических ориентиров, что приводит к высокому риску перфорации матки.По этой причине процедуру лучше всего выполнять под контролем лапароскопии или трансабдоминального ультразвукового исследования, чтобы сохранить ориентацию и ограничить перфорацию. 1, 21, 37 Доступ к устью маточных труб возможен только при наличии остаточного эндометрия в рогах матки. 37 Несмотря на то, что данных в поддержку использования маточных шин, таких как внутриматочные спирали (ВМС) или катетерных баллонов, или высоких доз эстрогена в послеоперационном периоде, недостаточно, они обычно используются большинством специалистов по бесплодию. 1, 21 Пациента следует проинформировать о том, что может потребоваться более одной процедуры.
Примерно от 70% до 90% пациентов с гипо- или аменореей восстанавливают нормальные менструации после гистероскопического адгезиолиза. 1, 21 Беременность и частота беременности колеблются от 40% до 90%, а частота живорождений колеблется от 25% до 75%. 1, 21, 32 В целом, более высокие показатели успеха были связаны с менее тяжелым заболеванием. Тем не менее, сообщалось об успешных беременностях даже с маткой со значительными рубцами. 42
| Определение (MEDLINEPLUS) | Выкидыш — это прерывание беременности по естественным причинам до 20-й недели беременности. Большинство выкидышей происходит на очень ранних сроках беременности, часто еще до того, как женщина узнает о своей беременности.Есть много разных причин выкидыша. В большинстве случаев вы ничего не можете сделать, чтобы предотвратить выкидыш. Факторы, которые могут способствовать выкидышу, включают
Признаки выкидыша могут включать выделения из влагалища или кровотечение, боль или спазмы в животе, а также выделение жидкости или ткани из влагалища.Несмотря на то, что вагинальное кровотечение является частым признаком выкидыша, у многих женщин появляются кровянистые выделения на ранних сроках беременности, но у них не происходит выкидыша. Но если вы беременны и у вас кровотечение или кровянистые выделения, немедленно обратитесь к врачу. Женщины, у которых на ранних сроках беременности произошел выкидыш, обычно не нуждаются в лечении. В некоторых случаях вам может потребоваться процедура, называемая дилатацией и выскабливанием (D&C), чтобы удалить ткань, оставшуюся в матке. Консультации могут помочь вам справиться с горем.Позже, если вы все же решите попробовать еще раз, тесно сотрудничайте со своим врачом, чтобы снизить риски. Многие женщины, у которых случился выкидыш, рожают здоровых детей. NIH: Национальный институт детского здоровья и развития человека |
| Определение (NCI_FDA) | Потеря продуктов зачатия из матки до того, как плод станет жизнеспособным; самопроизвольный аборт. |
| Определение (NCI) | Потеря плода на сроке менее 20 недель беременности (NICHD). |
| Определение (CSP) | естественное преждевременное изгнание из матки продуктов зачатия, эмбриона или нежизнеспособного плода. |
| Определение (MSH) | Удаление продукта УДОБРЕНИЯ до истечения срока БЕРЕМЕННОСТИ и без умышленного вмешательства. |
| Концепции | Патологическая функция ( T046 ) |
| MSH | D000022 |
| ICD9 | 634 |
| ICD10 | O03 |
| SnomedCT | 17369002, 156074006, 198689000, 267294003, 198643007, 156071003, 198631006 |
| LNC | MTHU002836, LA14272-1 |
| Английский | Аборт, самопроизвольные, аборты, самопроизвольные, выкидыши, выкидыши, самопроизвольные аборты, самопроизвольный аборт, самопроизвольный аборт, самопроизвольный аборт unsp.БДУ, Самопроизвольный аборт неуточненный, Самопроизвольный аборт неуточненный, Самопроизвольный аборт неуточненный БДУ, Концепция продукта изгнания влагалища, самопроизвольный аборт, выкидыш, самопроизвольный аборт (диагноз), Самопроизвольный аборт БДУ, Выкидыш беременности, Самопроизвольный аборт БДУ, Выкидыш БДУ, Аборт, Самопроизвольный [Болезнь / обнаружение], аборт; самопроизвольный, выкидыш беременности, невынашивание беременности, выкидыш, самопроизвольный аборт, выкидыш беременности, самопроизвольный аборт, самопроизвольный выкидыш, невынашивание беременности, самопроизвольный аборт, самопроизвольный аборт БДУ (расстройство), аборт — самопроизвольный, неуточненный самопроизвольный аборт БДУ (расстройство), самопроизвольный аборт (расстройство), выкидыш (расстройство), самопроизвольный аборт неуточненный (расстройство), аборты.самопроизвольный, НЕИЗВЕСТНЫЙ ВЫБОР, Самопроизвольный аборт, вагинальное изгнание плода, вагинальное изгнание продукта зачатия, аборт; самопроизвольный, плод, аборт; спонтанный, спонтанный; аборт плодный самопроизвольный; аборт, выкидыш, БДУ, Самопроизвольный аборт, БДУ, Аборт (самопроизвольный), Самопроизвольный аборт, плод |
| Испанский | Aborto ESPONTANEO, Perdida дель фето, Fracaso де embarazo, Aborto espontáneo NEOM, Aborto espontáneo, SAI, Aborto espontáneo нет especificado, SAI (trastorno), Aborto espontáneo, нет especificado (trastorno), Aborto espontáneo, нет especificado, Самопроизвольный аборт NOS, Aborto espontáneo no especificado, SAI, aborto espontáneo, SAI (trastorno), aborto espontáneo (trastorno), aborto espontáneo, expulsión vaginal del producto de la conspecpción, Aborto espontáneo, Aborto espontáneo, Abortos de la Concepción, Aborto espontáneo, Abortos de la Concepción, Aborto espontáneo, Abortos de la Concepción, Aborto espontáneo, Abortos de la Concepción |
| Итальянский | Aborti spontanei, Aborto spontaneo, NAS, Interruzione di gravidanza, Aborto spontaneo |
| Голландский | miskraam, спонтанный miskraam NAO, спонтанный аборт, аборт; спонтанный, плод, аборт; спонтанный, спонтанный; abortus, плод, спонтанный; abortus, abortus spontaan, spontane miskraam, Spontane abortus, Abortus, спонтанный, Miskraam |
| Французский | Spontané SAI, Fausse couche de grossesse, Fausse couche, AVORTEMENT AU-DELA DE TROIS MOIS, Spontanés, Avortement spontané, Fausse-couche |
| Немецкий | Fehlgeburt, Abortus spontaneus NNB, FEHLGEBURT, Aborte spontan, Abort, spontaner, Spontanabort |
| Португальский | Aborto espontâneo NE, Interrupção espontânea da gravidez, ABORTO COM MAIS DE TRES MESES, Aborto espontâneo, Abortos espontâneos, Aborto Espontâneo |
| Японский | 自然 流産 NOS, シ ゼ ン リ ュ ウ ザ ン, シ ゼ ン リ ュ ウ ザ ン NOS, 自然 流産, 流産, 流産 — 自然 |
| Шведский | Missfall |
| Чешский | potrat spontánní, Spontánní potraty, Spontánní potrat, Spontánní potrat NOS |
| финский | Itsestään tapahtuva keskenmeno |
| Русский | АБОРТ САМОПРОИЗВОЛЬНЫЙ, АБОРТ, АБОРТ СПОНТАННЫЙ, АБОРТ, АБОРТ САМОПРОИЗВОЛЬНЫЙ, АБОРТ СПОНТАННЫЙ |
| Корейский | 자연 유산 |
| Хорватский | АБОРТ, СПОНТАНИ |
| Польский | Przerwanie ciąży samoistne, Poronienie samoistne |
| Венгерский | Abortusz, Koraszülés terhességben, Abortuszok spontán, Spontán abortus, Spontán vetélés, Spontán vetélés k.м.н. |
| Норвежский | Самопроизвольное прерывание, Самопроизвольное прерывание, Самопроизвольное прерывание, |
Признаки и симптомы выкидыша — что нужно знать и как позаботиться о себе
Что такое выкидыш?
Выкидыш или самопроизвольный аборт — это прерывание беременности до того, как эмбрион или плод могут выжить. Выкидыш встречается от 10% до 15% и более всех беременностей.Полный выкидыш происходит до 20 недель беременности (считая с первого дня последней нормальной менструации). Большинство выкидышей происходит до 6 недель или после 14 недель беременности. Неполный выкидыш — это потеря некоторых, но не всех элементов беременности. Когда мембраны (мешок с водой) разрываются или происходит расширение (расширение) шейки матки в течение первой половины беременности, это неизбежно приводит к выкидышу, и женщина теряет беременность. При невынашивании беременности матка (матка) сохраняет несостоявшуюся беременность в течение нескольких недель.Угроза выкидыша — это беременность, при которой такие симптомы, как кровотечение или спазмы, указывают на то, что выкидыш возможен (но не происходит автоматически).
Что вызывает выкидыш?
Отделение плода и плаценты от стенки матки приводит к выкидышу. Почти все выкидыши в течение первых 3 месяцев беременности (первый триместр) происходят из-за аномального развития плода. Более чем у половины этих плодов есть проблемы с генами, которые могут вызвать серьезные врожденные дефекты.Риск выкидыша увеличивается с возрастом матери старше 35 лет. Выкидыш во втором триместре (с четвертого по шестой месяцы) обычно связан с проблемой женщины. К таким проблемам относятся хронические заболевания (например, диабет, высокое кровяное давление или заболевание щитовидной железы), инфекции, аномальные женские органы (миома в матке) и употребление наркотиков (таких как табак и кокаин).
Физические упражнения, работа и секс обычно не вызывают выкидышей, если только женщина уже не подвержена высокому риску этого состояния.
Каковы симптомы выкидыша?
Вагинальное кровотечение и спазмы внизу живота (живота) являются наиболее частыми симптомами. До 40% женщин могут иметь легкие симптомы, но при этом иметь совершенно здоровую беременность.
Как диагностируется выкидыш?
Врач может проверить возможность выкидыша с помощью влагалищного или ультразвукового исследования. Уровни некоторых гормонов, связанных с беременностью, можно измерить, но они не всегда доказывают наличие проблемы.
Как лечится выкидыш?
Когда происходит полная потеря беременности, вам и вашему телу может потребоваться только вернуться к нормальному состоянию, прежде чем вы снова попытаетесь забеременеть. При неполной потере беременности врач может прописать лекарства для завершения процесса или удалить ткани (с помощью простой хирургической процедуры, называемой дилатацией и кюретажем, или D&C).
, что можно и что нельзя делать при выкидышах:
- ДЕЙСТВИТЕЛЬНО нужно время, чтобы горевать и исцеляться эмоционально и физически.Группа поддержки может помочь.
- ОБЯЗАТЕЛЬНО начинайте заботиться о своей беременности, как только вы узнаете, что снова беременны.
- ОБЯЗАТЕЛЬНО сообщите своему врачу о вагинальном кровотечении, потере жидкости или спазмах в животе.
- ЗАПРЕЩАЕТСЯ менять свой рацион или занятия, если ваш лечащий врач не попросит вас об этом.
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ
Свяжитесь со следующими источниками:
- Американский колледж акушеров и гинекологов
Тел .: (202) 638-5577
Веб-сайт: http: // www.acog.org - WebMD
Веб-сайт: http://www.webmd.com
.

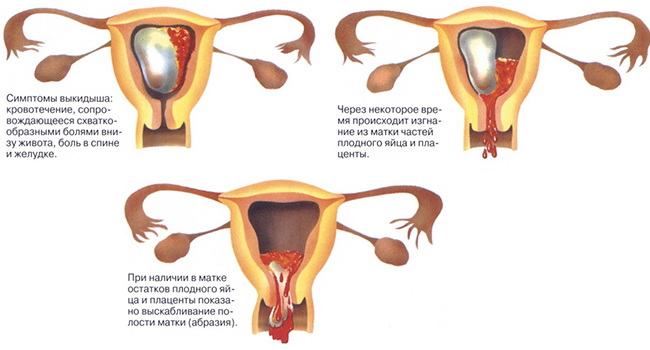 Полиплоидия (триплоидия, тетраплоидия) выявляются в 10% наблюдений.
Полиплоидия (триплоидия, тетраплоидия) выявляются в 10% наблюдений.
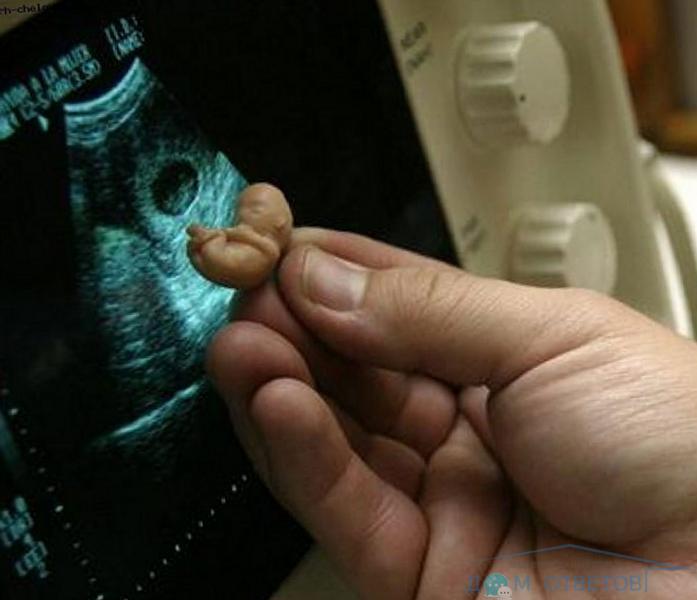

 Современная клиническая практика позволяет на основании результатов УЗИ диагностировать два типа неразвивающейся беременности: анэмбрионию и гибель эмбриона (плода).
Современная клиническая практика позволяет на основании результатов УЗИ диагностировать два типа неразвивающейся беременности: анэмбрионию и гибель эмбриона (плода).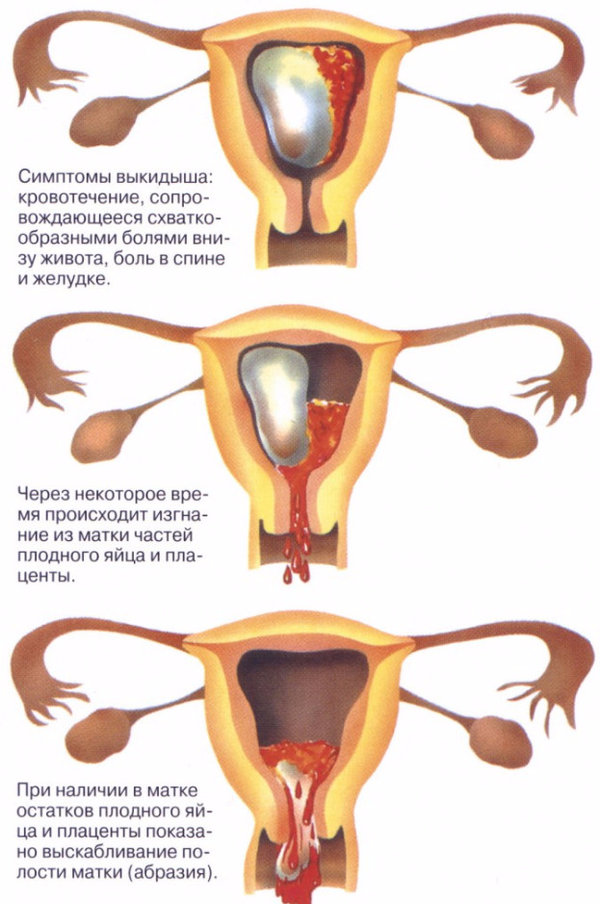
 Смешанная вирусная инфекция (вирус простого герпеса, Коксаки А и В, энтеровирусы, цитомегаловирус) сочетается с персистенцией 2–3 и более анаэробных и аэробных бактерий
Смешанная вирусная инфекция (вирус простого герпеса, Коксаки А и В, энтеровирусы, цитомегаловирус) сочетается с персистенцией 2–3 и более анаэробных и аэробных бактерий
 Нет ничего, что могло бы насторожить ее. Поэтому иногда замершая беременность является находкой на очередном УЗИ. В некоторых случаях женщину беспокоит следующее: тянущие боли внизу живота; патологические выделения из половых путей — кровянистые, коричневые, слизистые, водянистые; исчезновение симптомов токсикоза.
Нет ничего, что могло бы насторожить ее. Поэтому иногда замершая беременность является находкой на очередном УЗИ. В некоторых случаях женщину беспокоит следующее: тянущие боли внизу живота; патологические выделения из половых путей — кровянистые, коричневые, слизистые, водянистые; исчезновение симптомов токсикоза.

 Риск генетических аномалий увеличивается пропорционально возрасту матери.
Риск генетических аномалий увеличивается пропорционально возрасту матери.
 Позволяет выявить признаки острой или хронической патологии печени:
Позволяет выявить признаки острой или хронической патологии печени: Это гликопротеид, который синтезируется плацентой. Снижение уровня бета-ХГЧ, не соответствующее сроку беременности, позволяет заподозрить патологию.
Это гликопротеид, который синтезируется плацентой. Снижение уровня бета-ХГЧ, не соответствующее сроку беременности, позволяет заподозрить патологию.


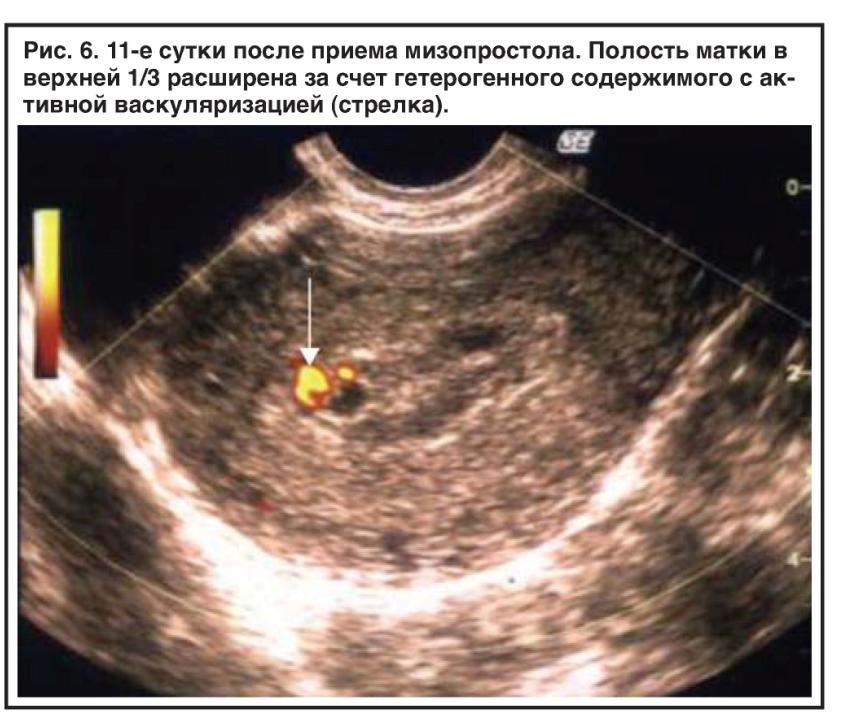
 При наступившей беременности рекомендуют удаление ВМС во избежание инфицирования. При удалении ВМС на раннем сроке беременности частота самопроизвольных абортов составляет приблизительно 20-30%. Частота наступления беременности при использовании ВМС составляет 2-3 случая на 100 женщин в год.
При наступившей беременности рекомендуют удаление ВМС во избежание инфицирования. При удалении ВМС на раннем сроке беременности частота самопроизвольных абортов составляет приблизительно 20-30%. Частота наступления беременности при использовании ВМС составляет 2-3 случая на 100 женщин в год.
 Тактика ведения — постельный режим и наблюдение. Начавшийся аборт сопровождается кровотечением, разрывом плодных оболочек, сокращениями миометрия и раскрытием шейки матки. Показано выскабливание матки тупой кюреткой (острую кюретку не используют). Аборт в ходу — раскрытие шейки матки, нарушение Целостности плодных оболочек и выделение плодного яйца или его частей при кровотечении. Неполный аборт — часть тканей остается в полости матки. Показано удаление оставшихся тканей из матки с помощью кюретажа. Неполный самопроизвольный аборт чаще происходит после 10 нед. беременности; плацента и плод изгоняются по отдельности. Плацента может сохраняться целиком или частично, что приводит к длительным кровотечениям (иногда профузным). Полный аборт — полное изгнание эмбриона, плода, оболочек.
Тактика ведения — постельный режим и наблюдение. Начавшийся аборт сопровождается кровотечением, разрывом плодных оболочек, сокращениями миометрия и раскрытием шейки матки. Показано выскабливание матки тупой кюреткой (острую кюретку не используют). Аборт в ходу — раскрытие шейки матки, нарушение Целостности плодных оболочек и выделение плодного яйца или его частей при кровотечении. Неполный аборт — часть тканей остается в полости матки. Показано удаление оставшихся тканей из матки с помощью кюретажа. Неполный самопроизвольный аборт чаще происходит после 10 нед. беременности; плацента и плод изгоняются по отдельности. Плацента может сохраняться целиком или частично, что приводит к длительным кровотечениям (иногда профузным). Полный аборт — полное изгнание эмбриона, плода, оболочек. Тест-системы для ранней диагностики беременности позволяют выявить ХГТ в концентрированной моче в течение первых 2 нед. после овуляции. Исследование плазмы крови на β-субъединицу ХГТ позволяет предположительно диагностировать беременность (если произошла имплантация) через 1 нед. после овуляции и за 1 нед. до ожидаемой менструации. ХГТ — критерий состояния эмбриона/плода. Концентрация ХГТ в плазме крови быстро возрастает от 2 до 9 нед. беременности. Если содержание ХГТ стабильно или снижается, жизнеспособность плода и нормальное течение беременности сомнительны • Прогестерон. При нормальном течении маточной беременности содержание прогестерона более 25 нг/мл, при эктопической беременности и нежизнеспособности эмбриона/плода концентрация ниже. Содержание прогестерона менее 5 нг/мл — бесспорный признак эктопической беременности или нежизнеспособности эмбриона/плода • Препараты, влияющие на результаты. Гепарин и этилендиаминтетрауксусная кислота (ЭДТА) изменяют концентрацию ХГТ в плазме крови • Фенотиазины изменяют содержание ХГТ в моче • Заболевания, влияющие на результаты.
Тест-системы для ранней диагностики беременности позволяют выявить ХГТ в концентрированной моче в течение первых 2 нед. после овуляции. Исследование плазмы крови на β-субъединицу ХГТ позволяет предположительно диагностировать беременность (если произошла имплантация) через 1 нед. после овуляции и за 1 нед. до ожидаемой менструации. ХГТ — критерий состояния эмбриона/плода. Концентрация ХГТ в плазме крови быстро возрастает от 2 до 9 нед. беременности. Если содержание ХГТ стабильно или снижается, жизнеспособность плода и нормальное течение беременности сомнительны • Прогестерон. При нормальном течении маточной беременности содержание прогестерона более 25 нг/мл, при эктопической беременности и нежизнеспособности эмбриона/плода концентрация ниже. Содержание прогестерона менее 5 нг/мл — бесспорный признак эктопической беременности или нежизнеспособности эмбриона/плода • Препараты, влияющие на результаты. Гепарин и этилендиаминтетрауксусная кислота (ЭДТА) изменяют концентрацию ХГТ в плазме крови • Фенотиазины изменяют содержание ХГТ в моче • Заболевания, влияющие на результаты. Значительная протеинурия, гематурия, увеличение СОЭ влияют на содержание ХГТ в моче.
Значительная протеинурия, гематурия, увеличение СОЭ влияют на содержание ХГТ в моче. УЗИ позволяет быстро дифференцировать эктопическую и маточную беременность. С помощью трансвагинального УЗИ маточную беременность выявляют, начиная с 32-дневного срока (при содержании ХГТ 1000-2000 мМЕ/мл). При отсутствии плодного яйца в полости матки (по данным трансвагинального УЗИ) и концентрации ХГТ в плазме крови более 1000 мМЕ/мл необходимо исключить эктопическую беременность. Если произошел разрыв маточной трубы, при кульдоцентезе обнаруживают кровь в брюшной полости.
УЗИ позволяет быстро дифференцировать эктопическую и маточную беременность. С помощью трансвагинального УЗИ маточную беременность выявляют, начиная с 32-дневного срока (при содержании ХГТ 1000-2000 мМЕ/мл). При отсутствии плодного яйца в полости матки (по данным трансвагинального УЗИ) и концентрации ХГТ в плазме крови более 1000 мМЕ/мл необходимо исключить эктопическую беременность. Если произошел разрыв маточной трубы, при кульдоцентезе обнаруживают кровь в брюшной полости. Диагноз ставят на основании УЗИ: в полости матки обнаруживают разрастания, напоминающие гроздья винограда. В плазме крови выявляют ХГТ.
Диагноз ставят на основании УЗИ: в полости матки обнаруживают разрастания, напоминающие гроздья винограда. В плазме крови выявляют ХГТ.

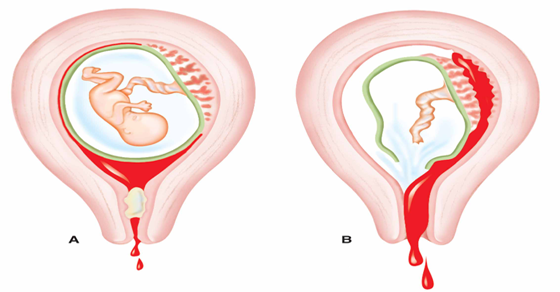 Для определения дальнейшей врачебной тактики необходимо установить причину привычного аборта • При привычном аборте, обусловленном патологией шейки матки, производят хирургическую реконструкцию шейки.
Для определения дальнейшей врачебной тактики необходимо установить причину привычного аборта • При привычном аборте, обусловленном патологией шейки матки, производят хирургическую реконструкцию шейки.