методы обследования больных. Анамнестическая часть истории болезни. Осмотр больного и его значение в диагностическом процессе
1. Пропедевтика внутренней медицины как введение в клинику внутренних болезней. Основные методы обследования больных. Анамнестическая част
Пропедевтика внутренней медицины как
введение в клинику внутренних болезней.
Основные методы обследования больных.
Анамнестическая часть истории болезни.
Осмотр больного и его значение в
диагностическом процессе
Кафедра пропедевтики
внутренней медицины и фтизиатрии
проф. Андрейчин С.М.
2. Внутренние болезни
одна из наибольших отраслей
теоретической и практической
медицины, которая изучает
распознавание заболеваний
внутренних органов в их
многообразных клинических формах,
причины возникновения, патогенез,
профилактику и терапию.
3. Пропедевтика
слово греческого происхождения и означает
вступление или предыдущую учебу.
·
цель кафедры пропедевтики внутренней
медицины — вступление в основной курс
терапии, обучение студентов азам
терапевтической науки.
4. Задание пропедевтики внутренней медицины
научить студентов врачебной техники и методам
обследования
·
изучение симптомов и синдромов, которые
обнаруживаются с помощью разных методов
обследования — семиотика
·
построение диагностических выводов на
основе данных наблюдения — методика диагноза
·
изучение отдельных вопросов внутренних
болезней — нозологические формы в их
классическом, типичном варианте
·
основные принципы лечения внутренних
заболеваний
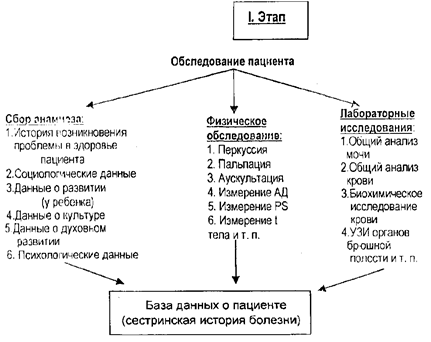
5. Общий план обследования больного
расспрос больного (interrogatio) важнейший метод исследования больного
человека, характерный только для
практической медицины. Данный метод
использует язык как средство общения
людей, обмена мнениями и
взаимопонимания. слово, кроме функции
средства взаимного общения, является и
мощным лечебным фактором.
6. Общая схема расспроса (субъективное исследование)
паспортная часть
·
расспрос о жалобах больного, его
ощущения и переживания
·
расспрос о данном заболевании, его
начало и последующий ход к дню
обследования — анамнез заболевания
(anamnesis morbi)
·
расспрос о предыдущей жизни больного
— анамнез жизни (anamnesis vitae)
7. Объективное обследование больного (status praesens)
изучение отдельных органов и систем система органов дыхания, сердечнососудистая система, органы пищеварения,
органы выделения, эндокринная система,
нервная система
общий обзор (inspectio)
·
пальпация (palpatio)
·
перкусия (percussio)
·
аускультация (auscultatio)
8. Параклинические (дополнительные) методы обследования больного
лабораторные
обязательные: общий анализ крови, общий
анализ мочи, кал на яйца глистов, кровь на
RW и СПИД
·
специальные (по показаниям): биохимия
крови, имунограма, микроскопия мокроты и
другие
инструментальные: ЭКГ, спирография, УЗД,
рентгенография, компьютерная томография
и другие
9.
 Семиотика
Семиотика
учение о признаках заболевания,
которое объясняет факты, полученные
с помощью разных методов
обследования больного.
10. Симптоматология
наука, что занимается изучением симптомов
заболевания.
Симптом — отдельный признак заболевания
Синдром — группа симптомов патогенетически
связанных между собой
·
Анатомический синдром — совокупность
физических симптомов или признаков, которые
отвечают структурным изменениям органов
·
Функциональный или физиологичный
синдром — сочетание функциональных симптомов.
11. Общая семиотика
охватывает те признаки и свойства, которые
должны быть оценены у каждого больного
независимо от заболевания:
возраст, пол, конституция — основные
признаки
·
общее состояние больного, положение
тела, осанка, поступь, выражение лица,
лихорадка, боль, отеки, одышка и т.д.
12. Диагноз (diagnosis – распознавание)
короткий врачебный вывод о сути
заболевания и состоянии больного,
выраженный в терминах современной
медицинской науки
13.
 Виды диагноза
Виды диагноза
за характером и содержанием: этиологический,
патогенетический, нозологический,
патологоанатомический, анатомический,
патофизиологический
·
по способу построения и обоснования
прямой — распознавание от симптома к болезни
·
дифференциальный — когда сопоставляют
несколько вероятных заболеваний (диагноз методом
исключения)
·
диагноз «путем наблюдения» — когда поставить
диагноз можно только после длительного наблюдения
за пациентом
·
диагноз за лечебным эффектом — устанавливают
за положительным результатом специфического
лечения.
по времени выявления заболевания
ранний диагноз — заболевание распознается в начале
развития
поздний диагноз — заболевание распознается поздно
секционный диагноз — на секционном столе
по степени достоверности
ориентировочный диагноз — выдвигается в ходе
обследования пациента как рабочая гипотеза
предыдущий диагноз — после начального обследования
больного, которое ограничивается расспросом,
применением общеклинических методов обследования
отдельных органов и систем
заключительный клинический диагноз устанавливается после разностороннего обследования
больного
диагноз под вопросом — в затруднительных случаях
15.
 Диагностические ошибки
Диагностические ошибки
предопределенные болезнью — неизвестное
редкое заболевание, отсутствие симптомов,
сходство с другими болезнями
предопределенные больным — невозможность
собрать анамнез, неправильный и
обезображенный анамнез с целью симуляции,
невозможность провести объективное
обследование, наличие сопутствующей
патологии
предопределенные врачом — недостаточные
знания, невнимательность, избыточная
уверенность, переоценка данных обследования
предопределенные внешней обстановкой — шум,
недостаточность освещения,
неприспособленность помещения
16. Врачебная деонтология
наука о взаимоотношениях врача и лиц, какие
втянутые в общеклинический процесс
врач — больной
врач — родственники больного
врач — средний и младший медицинский персонал
врач — врач
врач — органы правоохранения (прокуратура)
врач — страховая медицинская компания
(медицинские эксперты)
17.
 Схема расспроса больного
Схема расспроса больного
Паспортная часть
Фамилия, имя, отчество
Возраст
Семейное положение
Пол
Национальность
Образование
Место проживания
Место работы
Профессия (должность)
Адрес ближайших родственников
Дата поступления в клинику
18. Жалобы больного
группа четких жалоб — при выраженных изменениях внутренних
органов (кашель, одышка, боль, отеки, повышения температуры)
группа неясных жалоб — при хронических заболеваниях или
функциональных расстройствах ( чувствую сердце и т. д.)
группа детализированных и неопределенных жалоб (невротичные
жалобы)
по содержанию жалобы делятся:
жалобы на морфологические изменения (изменение формы,
положения, вида отдельных частей)
жалобы на функциональные нарушения (расстройства функций одышка, пронос)
жалобы на патологические ощущения (психические переживания) боль, плохое самочувствие)
19. Анамнез заболевания
начало болезни
последующий ход
проведенные диагностические мероприятия
проведенное лечение, его эффективность
причина заболевания по мнению пациента
20.
 Анамнез жизни
Анамнез жизни
место рождения, бытовые условия в детстве,
перенесенные детские заболевания
трудовой анамнез
материально-бытовые условия
семейное положение в настоящее время
перенесенные заболевания
вредные привычки
наследственность по линиям отца и матери
аллергологический анамнез
экспертный анамнез
Общий осмотр
оценка общего состояния больного
оценка состояния сознания
положение больного
habitus — конституция, рост, вес
больного
22. Конституция
это совокупность функциональных и
морфологических особенностей организма,
которые сложились в результате
наследственных или приобретенных
свойств, и определяют его реакцию на
влияние екзо- и эндогенных факторов
астеничный
гиперстеничний
нормостеничний
осмотр головы
осмотр лица
·
осмотр глаз и ввек
·
осмотр носа
·
осмотр ротовой полости
·
язык
·
осмотр шеи
·
осмотр кожи
·
слизистые оболочки глаз, губ, полости рта
·
подкожная клетчатка
·
отеки
·
пастозность
·
лимфатические узлы
·
мышцы
·
кости
·
суставы
Методическая разработка по теме «Обследование пациентов при заболевании органов дыхания».
 | Методическая разработка на тему:
| Методическая разработка на тему:
Государственное бюджетное образовательное учреждение
среднего профессионального образования города Москвы
«Медицинский колледж имени Клары Цеткин
Департамента здравоохранения города Москвы»
Методическая разработка
по теме ПМ 01 «Субъективное и объективное обследование.
Обследование пациентов с заболеваниями органов дыхания»
по дисциплине МДК 0101
Пропедевтика клинических дисциплин
для специальности
060101 Лечебное дело
для студентов II курса
2012г
Утверждено на цикловой комиссии спецдисциплин №1
Протокол №______________от______ «_______» 2012г
Председатель ЦМК спецдисциплин №1 Фролькис Л. С.
С.
Автор : Кульченкова А.А.
Рецензенты:
Преподаватель терапии высшей категории—Фролькис Л.С.
Главная медицинская сестра методического кабинета ГВВ №2 Хрущёва Н. И.
Рецензия на методическую разработку для преподавателей по теме:
Субъективное и объективное обследование пациентов.
Обследование пациентов с заболеваниями органов дыхания.
Профессиональный модуль 01. «Диагностическая деятельность»
МДК 0101 Пропедевтика внутренних болезней
Специальность: «Лечебное дело» 060101
Автор : преподаватель Кульченкова А.А.
Данная методическая разработка является пособием для проведения практического занятия по ПМ 01— «Диагностическая деятельность». Пропедевтика внутренних болезней, по теме: « Субъективное и объективное обследование пациентов. Обследование пациентов при заболеваниях органов дыхания».
Методическая разработка включает 50 страниц компьютерного текста. Определены цели занятия, имеется план занятия с хронокартой, список используемой литературы. литературы. В методической разработке отражено: дан необходимый учебный материал, перечень медицинских терминов, раздаточный материал для студентов, ситуационные задачи на выявление синдрома заболеваний органов дыхания, алгоритмы выполнения манипуляций по исследованию органов дыхания (осмотр, пальпация грудной клетки, топографическая и сравнительная перкуссия, аускультация органов дыхания, схема написания истории болезни). Алгоритмы выполнения манипуляций сопровождаются рисунками, помогающими студентам выполнить практическую манипуляцию.
Определены цели занятия, имеется план занятия с хронокартой, список используемой литературы. литературы. В методической разработке отражено: дан необходимый учебный материал, перечень медицинских терминов, раздаточный материал для студентов, ситуационные задачи на выявление синдрома заболеваний органов дыхания, алгоритмы выполнения манипуляций по исследованию органов дыхания (осмотр, пальпация грудной клетки, топографическая и сравнительная перкуссия, аускультация органов дыхания, схема написания истории болезни). Алгоритмы выполнения манипуляций сопровождаются рисунками, помогающими студентам выполнить практическую манипуляцию.
Широко представлен объём самостоятельной работы студентов: освоить написание истории болезни, приобрести навыки осмотра грудной клетки, освоить проведение пальпации грудной клетки, топографической и сравнительной перкуссии лёгких, аускультации лёгких и характеристике основных и побочных дыхательных шумов.Данная методическая разработка помогает в проведении практического занятия преподавателем, а студентам изучить необходимый материал, овладеть практическими навыками для дальнейшего применения их в работе фельдшера.
Рецензент: Главная медицинская сестра методического кабинета ГВВ №2
Хрущёва Нина Ивановна__________________________
Рецензия
на методическую разработку для преподавателя по теме:
«Субъективное и объективное обследование пациента.
Обследование пациента при заболеваниях органов дыхания»
П.М. 01 «Диагностическая деятельность»
МДК 0101 Пропедевтика внутренних болезней
Специальность «Лечебное дело» 060101
Автор: преподаватель Кульченкова А.А.
Данная методическая разработка является пособием для проведения практического занятия для преподавателей. Рецензируемая методическая разработка изложена на 50 страницах компьютерного текста, включает в себя методический блок, информационный блок в виде таблиц и опорного конспекта, сопровождаемых рисунками, терминологический словарь по теме, алгоритмы выполнения манипуляций.
В методической разработке определены цели занятия, которые сформулированы в терминах деятельности (уметь). Имеется план занятия с хронокартой. Дозировка времени на каждый этап продумана. Предусмотрено материально-техническое обеспечение занятия в виде схем, собственных учебных пособий, раздаточного материала, алгоритмов выполнения манипуляций, бланков лабораторных анализов. Манипуляции снабжены рисунками, на которых показан ход выполнения манипуляций.
Дан большой список литературы. В пособии предусмотрен входной контроль уровня знаний в виде фронтального опроса с эталонами ответов. Достаточно отводится времени на самостоятельную работу студентов, для освоения практическими навыками—правилами выполнения осмотра, пальпации, перкуссии, аускультации.
Для закрепления полученных знаний предусмотрено решение ситуационных задач на выявление симптомов и синдромов заболеваний эндокринной системы. Ответы на поставленные задания требуют знания изученного материала.
Прилагаются эталоны ответов и критерии оценки. В целом методическая разработка написана профессионально и методически грамотно и представляет логичное и последовательное руководство для проведения практических занятий по пропедевтике клинических дисциплин, а также при отработке пропущенных занятий или самостоятельного изучения темы.
В целом методическая разработка написана профессионально и методически грамотно и представляет логичное и последовательное руководство для проведения практических занятий по пропедевтике клинических дисциплин, а также при отработке пропущенных занятий или самостоятельного изучения темы.
Председатель ЦМК спецдисциплин №1
Преподаватель высшей квалификационной категории ФролькисЛ.С._______________________________
Содержание
1.Методический блок
2. Информационный блок
3.Блок контроля
4.Приложение
Методический блок
Методический блок:
*Тема занятия –«Субъективные и объективные методы исследования пациента. Обследование пациента при заболеваниях органов дыхания»
*Количество часов—270 минут
*Вид занятия – практическое, проводится в кабинете доклинической практики.
*Тип занятия—комбинированный урок
*Цели занятия:
1) Учебные — Уметь провести субъективное и объективное исследование пациента.
Знать методику общего и детального осмотра пациента, методы пальпации,
перкуссии и аускультации.
2) Развивающие: развивать способность к клиническому мышлению, уметь проанализировать данные обследования пациента для постановки диагноза.
3) Воспитательные—формировать ответственный подход к обследованию пациента, учитывая все принципы деонтологии.
Введение (мотивация)
Для того, чтобы поставить правильный диагноз заболевания, необходимо тщательно провести субъективное и объективное обследование пациента, научиться методике осмотра, пальпации, перкуссии и аускультации, уметь правильно интерпретировать результаты лабораторного и инструментального обследования. Только на совокупности этих данных можно точно диагностировать то или иное заболевание.
Заболевание органов дыхания широко распространены среди населения, и фельдшеру, работающему на скорой помощи часто приходится сталкиваться с данной патологией.
Правильно назначенное лечение—это результат точной диагностике заболевания, и поэтому необходимо научиться методам исследования пациента, знать основные симптомы и синдромы при заболеваниях органов дыхания.
Как провести обследование пациента при заболеваниях органов дыхания и поставить правильный диагноз посвящена данная методическая разработка.
Хронокарта занятия
Организационный момент | 5минут | |
Актуализация темы | 5минут | |
Контроль исходного уровня знаний | 20минут | |
Изучение нового материала | 60минут | |
Отработка практических навыков | 25минут | |
Закрепление изученного материала | 25минут | |
Итоговый контроль знаний | 25минут | |
Подведение итогов занятия, задание на дом | 5минут | |
Всего | 270минут | |
Оснащение занятия:
На бригаду:
1. Видеодвойка (телевизор с DVD)
Видеодвойка (телевизор с DVD)
2.Видеофильм «Методы обследования пациентов»
3. Аудиозапись «Основные и побочные дыхательные шумы»
На двух студентов:
1. Тонометры—5 штук
2.Фонендоскопы—10 штук
3. Раздаточные материалы:
*Методические пособия с алгоритмом выполнения манипуляций—10штук
*Схема истории болезни—5шт
* Бланки лабораторных анализов—5шт
Методы и приёмы
*Объяснение нового материала
*Самостоятельная работа по выполнению манипуляций, используя методические пособия
*Проведение устного и письменного опроса
*Для закрепления учебного материала –просмотр видео-фильма «Методы исследования больного», прослушивание аудиокассеты—«Основные и побочные дыхательные шумы»
Междисциплинарные связи
Общая цель:
После изучения данного методического пособия студент может самостоятельно провести обследование пациента с заболеваниями органов дыхания.
Конкретная цель (уметь) | Исходный уровень знаний-умений (междисциплинарные связи) |
1.Выявить основные жалобы пациента, сгруппировать их по синдромам | Общая и медицинская психология. Тема: «Межличностное общение» |
2.Дать оценку общего состояния пациента, положения в постели, состояния сознания, кожных покровов, подкожно-жирового слоя, осмотреть состояние грудной клетки. | 1. ОСД Тема: « Оценка функционального состояния пациента». 2.Анатомия и физиология человека Тема: « Строение и функция органов дыхания» 3.Латинский язык Тема: «Терминология» |
3. Провести общий и детальный осмотр пациента, состояние грудной клетки, тип грудной клетки(нормальный или патологический) | 1. Темы: «Строение и функция грудной клетки» «Строение и функция кожи» 2. Латинский язык Тема: «Терминология» |
4.Провести пальпацию грудной клетки, топографическую и сравнительную перкуссию, аускультацию органов дыхания. | Анатомия и физиология человека Тема: «Строение органов дыхания» |
Самостоятельная работа студентов
Внеаудиторная самостоятельная работа
1.Составить алгоритм обследования пациента с заболеваниями органов дыхания.
Схема обследования дана в приложении.
2.Подготовка кратких реферативных сообщений с использованием специальной литературы и периодической печати. Примерный перечень тем прилагается. Сообщения докладываются на занятии при изучении или при повторении соответствующего раздела с соблюдением регламента времени (6-7мин).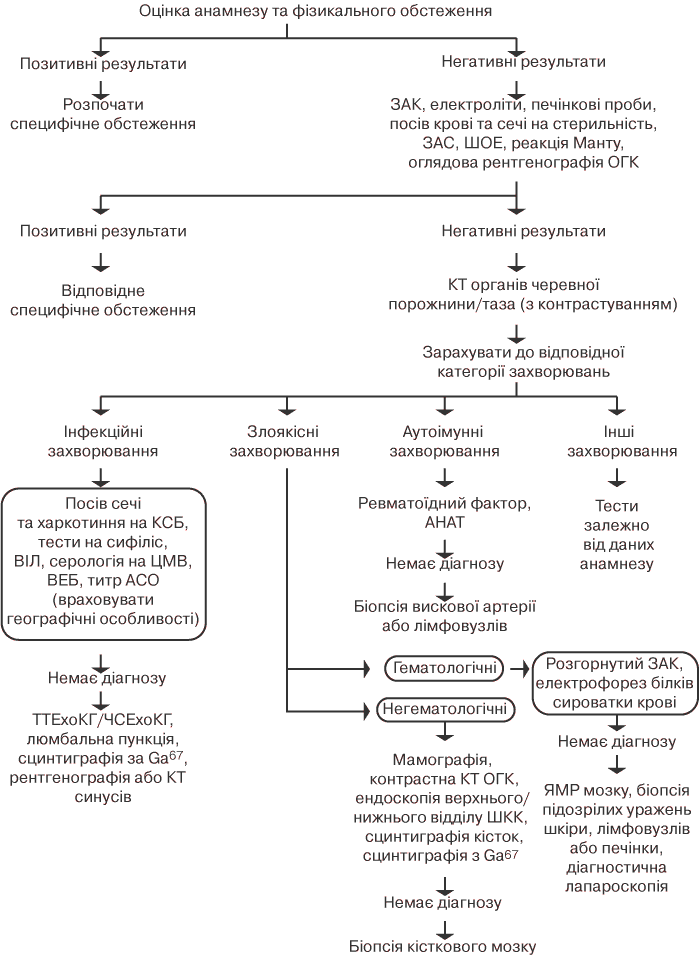
*Тема: Субъективное обследование пациента, значение для диагностики заболеваний органов дыхания.
*Тема: Объективное обследование пациента: осмотр, пальпация, перкуссия, аускультация. Значение для диагностики заболеваний органов дыхания.
*Тема: Значение лабораторно-инструментального исследования для диагностики заболеваний органов дыхания.
* Тема: Составить диагностические задачи на выявление синдрома при заболеваниях органов дыхания.
Работа в кабинете доклинической практики.
*Тема: Отработка практических навыков при заболеваниях органов дыхания: осмотр и пальпация грудной клетки грудной клетки, топографическая и сравнительная перкуссия, аускультация лёгких друг на друге.
Самостоятельную работу преподаватель может организовать индивидуально или малыми группами, опираясь на уровень подготовленности студентов.
Домашнее задание: отработать практические навыки друг на друге и на родственниках.
Критерии оценки за занятие:
Оценка ответов на контрольные вопросы: (каждый студент должен ответить на 2 вопроса)
Оценка «5» —если ответ полный и правильный
Оценка «4»—если допущены 1или 2 неточности
Оценка «3»—если допущено большее количество ошибок
Оценка «2»—если ответ был неправильный
Оценка самостоятельной работы:
Оценка «5»—если студент сумел выполнить практическую манипуляцию согласно алгоритму, при написании истории болезни полно и грамотно использовал изученный материал
Оценка «4»—если студент допустил 1-2 неточности, незначительные нарушение последовательности при написании истории болезни
Оценка «3»—в ответах допущены ошибки при выполнении манипуляций, история болезни составлена нечётко, допущены грубые ошибки.
Оценка «2»—студент не справился с заданием, не усвоил правила выполнения манипуляций, не смог написать историю болезни.
Список рекомендуемой литературы для преподавателя :
1. Василенко В.Х., Гребнёв А.Л.—Пропедевтика внутренних болезней.
2.Гришакова Н.А.—Использование активных форм и методов обучения в преподавании спецдисциплин.
3.Довгяло О.Г., Сипарова Л.С.—Руководство к практическим занятиям по пропедевтике внутренних болезней.
4.Милькаманович В.К.—Методическое обследование, симптомы и симптомокомплексы в клинике внутренних болезней.
Список рекомендуемой литературы для студентов:
1. Струмынский А. Г.—Основы семиотики заболеваний внутренних органов.Атлас.
2.Шведов В.В., Шапошник И.И.—Курс пропедевтики внутренних болезней в схемах и таблицах.
3. Смолева Э.В.—Пропедевтика клинических дисциплин.
Информационный блок
Субъективные методы обследования. История болезни.
История болезни.
Паспортная часть
1. Ф.И.О.
2.Пол.
3.Дата рождения и количество полных лет.
4. Местожительство.
5. Образование
6.Профессия
7.Место работы
8.Должность
Жалобы
Боль | Общие жалобы | Дыхательная система | Сердечно-сосудистая система | Пищеварительная система |
-локализация -характер боли -условия появления -иррадиация -способы устранения -при болях в животе –натощак, во время или после еды, поздние(голодные боли) | -повышение температуры -слабость -недомогание -потеря аппетита -кашель -головная боль | -кашель -одышка -боль в грудной клетке -кровохарканье | -сердцебиение -боль в области сердца периферические отёки(стопы) | -аппетит -боль(указать локализацию) -тошнота -рвота -стул |
Анамнез заболевания
1. Когда заболел впервые
Когда заболел впервые
2. Как заболел (остро, постепенно)
3. Как развивалась болезнь (лечение и эффект)
4. Периоды обострения, профилактика, обследования, пребывание в санаториях
5.Последнее ухудшение (когда, самопомощь, причина обращения)
Анамнез жизни
1. Место рождения
2. Перенесённые заболевания (гепатит, туберкулёз, ревматизм, травмы, операции, венерические и психические болезни)
3. Состояние здоровья родственников (выявление наследственных болезней)
4. Здоровье родителей на момент рождения
5.Время рождения
6. Место учёбы, начало трудовой деятельности
7.Режим питания
8.Условия труда и быта, наличие вредностей
9.Вредные привычки (злоупотребление алкоголем, курение)
Семейный анамнез
1. Количество членов семьи
2.Финансовые проблемы
3.Психологический микроклимат
4. Интимные отношения
Эпидемиологический анамнез:
1. Контакт с инфекционными больными
2. Выезды за город
Аллергологический анамнез:
1. Лекарства, вызывающие аллергию
Лекарства, вызывающие аллергию
2. Растения
3. Продукты питания
4. Наличие экссудативного диатеза в детстве
Экспертный анамнез:
1. Больничный лист (продолжительность)
2.Инвалидность
Гинекологический (урологический) анамнез
У женщин | У мужчин |
-сроки и характер менструаций -количество родов -патология в родах -гинекологические заболевания и операции -срок и характер менопаузы | -задержка мочеотделения -выделения из уретры -характер потенции |
Объективные методы исследования
Осмотр пациента:
1. Общий осмотр
2. Детальный осмотр
Общий осмотр
I. Сознание.
1.Ясное
2. Ступор (оглушение, при контузиях)
3. Сопор (спячка, сохранены рефлексы, при инфекционных болезнях)
Сопор (спячка, сохранены рефлексы, при инфекционных болезнях)
4. Кома (нет сознания)
-апоплексическая
-алкогольная
-гипергликемическая
-печёночная
-уремическая
-эпилептическая
-тиреотоксичесая
5. Бред, галлюцинации, апатия, депрессия
II Положение
1.Активное
2. Пассивное (слабость, кома)
3. Вынужденное (для облегчения состояния)
-возвышенное (одышка, сердечная декомпенсация)
-на больном боку (сухой плеврит, абсцесс лёгкого)
-на здоровом боку(перелом рёбер)
-на боку с запрокинутой головой и приведёнными к животу ногами(менингит)
-стоя (стенокардия)
-сидя с наклоном вперёд—ортопноэ (бронхиальная астма)
-на спине (аппендицит)
-на животе (опухоль поджелудочной железы, язвенная болезнь желудка)
III Конституция
1.Астеническая
2. Нормостеническая
3. Гиперстеническая
IV Походка
1. Обычная
2.Специфическая (утиная, петушиная)
V Осанка
-прямая
-лордоз
-кифоз
-сколиоз
-сгорбленная
-опущенная голова
-анатомические особенности
Детальный осмотр
I. Осмотр головы
Осмотр головы
Форма, размеры, движение (паркинсонизм), пульсация (аортальный порок, симптом Мюссе)
1.Выражение лица
-одутловатое (болезни почек, опухоль средостения)
-лихорадочное (блестящие глаза, гиперемия кожи при инфекциях)
-акромегалическое (увеличение носа, скул, подбородка)
-миксематозное (узкие глазные щели, румянец на бледном лице)
-лунообразное, красное (болезнь Иценко-Кушинга)
-«львиное» (проказа)
-«восковая кукла» (анемия Аддисон-Бирмера)
-лицо Гиппократа (запавшие глаза, бледность с цианозом, холодный пот—при перитоните)
2. Осмотр век и глаз
-ксантомы (нарушение жирового обмена)
-иктеричность склер (заболевание печени)
-отёк век (болезни почек, анемия, приступы кашля)
-тёмные веки (аддисонова болезнь)
-широкая глазная щель (тиреотоксикоз)
-птоз верхнего века (поражение НС) -западение глазного яблока(микседема)
-сужение зрачков (уремия, опухоль головного мозга, отравление морфином)
-расширение зрачков (кома, отравление атропином)
-косоглазие (ботулизм, дифтерия, кровоизлияние в мозг)
3. Осмотр носа
Осмотр носа
-увеличенный (акромегалия)
-западение (травма, сифилис)
-деформация, красный цвет (волчанка)-
инъецированность сосудами (алкоголизм)
4.Осмотр полости рта
-пятна Филатова-Коплика
-кровоизлияния
-афты
-изменения дёсен
-отсутствие зубов
-кариозные зубы
Осмотр языка
-малиновый со сглаженными сосочками (В12 дефицитная анемия)
-сухой с трещинами и тёмным налётом (интоксикация, инфекция)
-«лакированный» (рак желудка, пеллагра)
-локальные утолщения (курение)
-прикусы
-язвы, рубцы
5.Осмотр ушных раковин и слуховых отверстий
-сыпь
-выделения из ушей
6.Осмотр волосистой части головы
-тусклые, ломкие (анемия, микседема)
-выпадающие (эндокринная патология)
-облысение (грибковые заболевания)
-педикулёз, себорея
7.Осмотр шеи
-пульсация сонных артерий (тиреотоксикоз, аортальный порок сердца)
-набухание ярёмных вен (порок 3-х створчатого клапана)
-увеличение лимфатических желёз (туберкулёз, лейкоз)
-увеличение щитовидной железы (зоб,опухоль)
-изменение формы (опухоль средостения)
8.-2010/39/1.png) Осмотр кожи (влажность, сухость, атрофия, тургор, отёки)
Осмотр кожи (влажность, сухость, атрофия, тургор, отёки)
-гиперемия (лихорадка, возбуждение)
-бледность(потеря крови, коллапс, шок)
-цианоз(гипоксия, хронические заболевания лёгких)
-центральный цианоз(лёгочные заболевания)
-акроцианоз (сердечная недостаточность, ТЭЛА, пороки сердца)
-желтушность(гепатит, цирроз печени, избыток каротина, акрихин)
-пигментация (бронзовая при надпочечной недостаточности, витилиго(депигментация), альбинизм(потеря пигментации)
-петехии (мелкоточечные кровоизлияния)
-пурпура (большие кровоизлияния)
-волдырная сыпь
-герпетическая сыпь
-эритема
-шелушение
-отёки(асцит, анасарка, гидроторакс, гидроперикард)
9. Осмотр конечностей
-мышечная сила, локальная атрофия мышц, деформация, искривления
-судороги, объём движений
-состояние ногтей: «барабанные палочки» при эмфиземе лёгких, «часовые стёкла» при бронхоэктазах, ломкие при анемии, микседеме, широкие при акромегалии
10. Осмотр грудной клетки
Осмотр грудной клетки
-форма
-подвижность, синхронность с дыханием
-тип дыхания, верхушечный толчок
11.Осмотр передней брюшной стенки
-форма, размеры
-участие в акте дыхания
Общее состояние
Удовлетворительное | Средней тяжести | Тяжелое |
Сознание ясное, положение активное, цвет кожи обычный, температура нормальная | Жалобы, сознание ясное, лихорадка, больше времени проводит в постели, выражены нарушения функций внутренних органов | Нарушено сознание, высокая лихорадка, пассивное положение, бледность кожи |
Пальпация.
Клинический метод исследования физических свойств тканей и органов, их топографии, чувствительности, основой которого является осязание (Гиппократ, С. П.Боткин, Н.Д. Стражеско)
П.Боткин, Н.Д. Стражеско)
Правила пальпации:
1.Пальпирующий находится справа от пациента
2. Руки тёплые, без ногтей
3. Пальпация проводится мягкими движениями в связи с дыхательными движениями
Поверхностная пальпация определяют:
-влажность, сухость, температура кожи (ладони кладут на симметричные участки, взять в складку)
-пальпация отёков (придавливание)
-исследование пульса
-голосовое дрожание на грудной клетке
-пальпация лимфоузлов (размеры, плотность, болезненность, спаянность с кожей, подвижность)
-пальпация костей (крепитация, узлы, остеофиты, деформация)
-верхушечный толчок
Глубокая пальпация определяют:
-размеры органа, топографию, консистенцию, уплотнения
-пальпация живота (слева направо, от здорового участка к больному)
-систематическая глубокая пальпация живота (сигмовидная кишка, слепая, восходящая и нисходящая части ободочной кишки, желудок, поперечно-ободочная кишка, печень, селезёнка, почки)
-бимануальная пальпация печени, селезёнки, почек
-глубокая скользящая пальпация желудка и кишечника
-толчкообразная пальпация брюшной полости с жидкостью в ней
Перкуссия
Метод выстукивания—предложен австрийским врачом Ауэнбруггером в 1761г.
Различают:
-непосредственная перкуссия (пальцем)
-посредственная перкуссия (пальцем по пальцу-плессиметру)
-топографическая (границы органов, величина, форма)
-сравнительная (сравнение звука на симметричных участках)
-ориентировочная (индивидуальные особенности звука)
-сильная перкуссия (глубина 6-7см)
-слабая(тихая) перкуссия (2-3см)
Звуки: громкий (лёгочный, ясный), тихий (тупой)
-тихий звук—при перкуссии: сердца, печени, селезёнки, мышц
-коробочный—при эмфиземе лёгкого
-бедренный над мышцами бедра
-тимпанический(барабанный)—над полыми органами
-тупой звук—над брюшной полостью (асцит, киста, опухоль)
-притупление в местах лёгочного звука—абсцесс, очаговая пневмония
Правила:
1. в помещении тепло и тихо
2.фельдшер в удобном положении, руки тёплые
3.положение пациента должно быть удобным, сидя или стоя
4.левая ладонь плотно прижата к телу
5.средний палец правой руки согнут в конечной фаланге, удары под прямым углом
6. удар наносится кистью
удар наносится кистью
7. наносится два удара—один короткий, другой длинный
8.палец левой руки параллельно предположительной границе органа, от громкого к тихому звуку, граница органа определяется по краю левого пальца, обращенного к ясному звуку(топографическая)
9.строго симметричные участки тела с одинаковой силы ударами (сравнительная)
Аускультация
Выслушивание пациента. Метод предложен французским клиницистом Рене Лаэннек (1891г.)
Различают:
-непосредственная—прикладывая ухо ( менее гигиенична, но более эффективна)
-посредственная—с помощью фонендоскопа или стетоскопа
Правила:
1.положение фельдшера удобное
2. положение пациента стоя или сидя
3. в помещении тепло и тихо
4. над поверхностью выслушивания на коже не должно быть волос (смочить водой)
5.раструб фонендоскопа плотно приложен к телу, придерживается руками
6 использовать проверенный аппарат
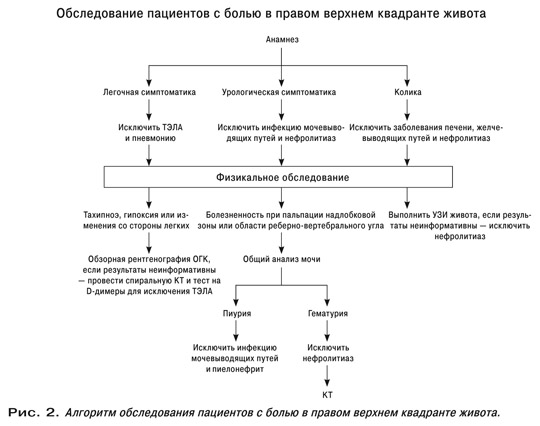
Методы обследования пациентов с нарушениями функций органов дыхания
Жалобы
-боль в грудной клетке
-кашель
-кровохарканье
-удушье
Общие жалобы: лихорадка, утомляемость, сниженный аппетит
1. Кашель
Кашель
-сухой (без выделения мокроты)—ларингит, сухой плеврит, сдавление трахеи раковым метастазом
-влажный ( с выделением мокроты)
Мокрота | ||
Цвет | Количество | Время суток |
-серая, желтоватая (бронхит) -розовая (туберкулёз, рак лёгкого -жёлтый (абсцесс, бронхоэктазы) -чёрный (пневмокониозы) -ржавый (крупозная пневмония) | «полным ртом» 15мл—2 л (хронический бронхит, абсцесс) | Вечером—острый бронхит Ночью—туберкулёз, рак Утром—хронический бронхит |
Продолжительность
-короткий (сухой плеврит)
-периодический (грипп, трахеит, бронхит, расширение шейных вен, цианоз, одутловатость лица, рвота)
-постоянный (туберкулёз, ларингит)
Громкость
-громкий «лающий» (коклюш, опухоль, истерия, ларингит)
-тихий (сухой плеврит)
-тихий, сиплый (воспаление голосовых связок)
-беззвучный (изъязвление голосовых связок)
2. Кровохарканье—выделение крови с мокротой во время кашля (количество крови, характер, цвет)
Кровохарканье—выделение крови с мокротой во время кашля (количество крови, характер, цвет)
При абсцессе, пневмонии, раке, туберкулёзе, ТЭЛА
-гемоптоэ (распад опухоли, туберкулёзные каверны, инфаркт лёгкого)
-алая кровь (туберкулёз, бронхоэктазы)
-«ржавая» (крупозная пневмония)
-«шоколадная» (гангрена лёгкого)
3. Одышка—нарушение частоты, глубины и ритма дыхания с чувством «нехватки воздуха»
— субъективная(ощущение затруднения дыхания при неврозе, истерии, метеоризме)
-объективная (эмфизема, облитерация плевры)
-смешанная
-инспираторная (затруднение вдоха—при пневмонии, инородном теле трахеи)
-экспираторная ( затруднение выдоха—при обструктивном бронхите, бронхиальной астме)
-смешанная
-физиологическая (физические нагрузки, психическое возбуждение)
-патологическая
4. Удушье — сильная одышка с исходом в асфиксию (отёк лёгких, бронхиолит)
-приступообразное удушье—астма
-сердечная (резкий затруднённый вдох)
-бронхиальная (длинный шумный выдох)
5. Боли в грудной клетке (при участии в процессе плевры, при межрёберных невралгиях)
Боли в грудной клетке (при участии в процессе плевры, при межрёберных невралгиях)
-боль в боку при дыхании и кашле (сухой плеврит)
-боль в животе (воспаление диафрагмальной плевры)
-колющая плевральная боль
-боль при заболеваниях сердца за грудиной
-боль при опухоли средостения (постоянная, интенсивная)
6. Повышение температуры тела
-постоянная лихорадка (крупозная пневмония)
-гектическая (абсцесс до вскрытия, туберкулёз)
-субфебрильная (хр. бронхит, туберкулёз, рак)
Синдромы:
1. Острая дыхательная недостаточность (ОДН)
-при угнетении дыхательного центра (наркоз, сдавление и гипоксия мозга)
-контрактура грудной клетки и диафрагмы (травма, метеоризм, пневмоторакс)
-поражение лёгких (пневмония, ателектаз, ушибы, аспирация)
-нарушение проходимости дыхательных путей (бронхиальная астма, аспирация)
-нарушение мышечной проводимости (полиомиелит, столбняк)
2.Хроническая дыхательная недостаточность
-гипертензия в малом кругу кровообращения
-лёгочное сердце
-сердечная недостаточность
Выражается в одышке, цианозе, отёках, недостаточности внешнего дыхания.
Стадии:
1-я—после значительной физической нагрузки
2-я—после лёгкой нагрузки
3-я – в покое с признаками сердечной недостаточности
3. «Лёгочное сердце»
ХДН + гипертрофия правого желудочка + сердечная недостаточность
4. Тромбоэмболия лёгочной артерии (ТЭЛА)
При декомпенсированных пороках сердца, тромбофлебите
Удушье + боль + цианоз + шок +набухшие шейные вены
5. Отёк лёгких (застой крови в лёгочной артерии)
Клокочущее дыхание + кашель с пенистой розовой мокротой + влажные хрипы
Анамнез:
-условия возникновения болезни
-переохлаждения
-эпидемиология(гриппозная пневмония)
-условия труда и быта(сквозняки, холод, пыль)
-перенесённые заболевания
-повторная пневмония, туберкулёз
Осмотр грудной клетки
1.Форма
-нормостеническая (коническая)
-астеническая
-гиперстеническая
Патологические формы грудной клетки:
-эмфизематозная (бочкообразная)—при эмфиземе лёгких
Одинаковые переднее — задние и боковые размеры, расширенные межреберья. Дыхание поверхностное, удлинённый выдох.
Дыхание поверхностное, удлинённый выдох.
-паралитическая (туберкулёз, кахексия)
Ассиметрия ключиц, атрофия мышц грудной клетки, асинхронное движение несимметричных лопаток
-рахитическая (килевидная, «куриная»)
Увеличение переднезадних размеров, четки, выступ грудины
-воронкообразная (при длительном сдавливании, пороках развития)
-ладьевидная (углубление в грудине, при сирингомиелии)
Деформация:
-кифоз (искривление назад с образованием горба) -лордоз (искривление вперёд)
-сколиоз (искривление в сторону),-кифосколиоз (назад и в сторону)
-увеличение одной половины грудной клетки (пневмоторакс, гидроторакс)
-уменьшение одной половины грудной клетки (пневмоторакс, гидроторакс)
2 Тип дыхания:
-грудной (межрёберными мышцами),-брюшной (диафрагма)
-смешанный
3.Частота дыхания
Норма—16-20 в мин, у новорожденных 40 в минуту
Учащение:
-сужение просвета мелких бронхов и воспаление их слизистой
-уменьшение дыхательной поверхности(пневмо-, гидроторакс)
-недостаточная глубина дыхания
Урежение—при угнетении функции дыхательного центра и понижении его возбудимости
4. Глубина дыхания
Глубина дыхания
Объём вдыхаемого и выдыхаемого воздуха в покое от 300 до 900мл
-поверхностное
-глубокое (большое дыхание Куссмауля при коме)
5. Ритм дыхания
-периодическое—удлинение паузы или апноэ после нескольких дыхательных движений
-дыхание Биотта—ритмичные глубокие движения в равные промежутки с длинными паузами(менингит, агональное состояние)
-дыхание Чейн-Стокса—после долгой (1мин) паузы постепенное нарастание дыхания и затем убывание по глубине (недостаточность мозгового кровообращения)
-дыхание Грокка (волнообразное)—как Чейн-Стокса, но в период пауз поверхностное
Ориентиры грудной клетки
Вертикальные линии:
-срединная (середина грудины)
-грудинные (края грудины)
-окологрудинные (на 2 см от краёв грудины)
-среднеключичные
-передние подмышечные (передние углы подмышечных впадин)
-средние подмышечные (середина подмышечных впадин)
-задние подмышечные (задние углы впадин)
-лопаточные (через нижние углы лопаток)
-околопозвоночные (поперечные отростки)
-позвоночная (остистые отростки)
Счет ребер начинает с ключицы (первое ребро под ней). Нижний угол лопатки на 7 ребре.
Пальпация
Проводится двумя руками на симметричных участках для:
-уточнения данных осмотра
-определения болезненности в области грудной клетки
-оценки эластичности грудной клетки
-определения голосового дрожания
Определение голосового дрожания (вверху громче, внизу слабее)
Положить руки на симметричные участки грудной клетки, попросить пациента произнести слова с буквой «р» низким голосом
Определяют:
-усиление голосового дрожания (ателектаз, пневмония)
-ослабление (гидроторакс, пневмоторакс)
-отсутствие (гидроторакс, слабость голоса)
Перкуссия
1.Сравнительная (первый удар слабый, второй чуть сильнее)
Спереди:
Палец -плессиметр параллельно ключице
-под ключицей (1-е межреберье)
-далее во 2-м и 3-м межреберьях
-далее сравнение звука в 4-5 межреберьях справа и 1-3 межреберьях слева
Сбоку:
-подмышечная впадина
-4-5 межреберье
Сзади:
-параллельно верхнему краю лопатки
-межлопаточное пространство (плессиметр параллельно позвоночнику)
-под углом лопатки 8-9 межреберье
Изменение звука:
-притупление (уменьшение содержания воздуха в участке лёгкого)
-тупость(отсутствие воздуха или гидроторакс)
-коробочный звук (эмфизема)
-тимпанический звук (воздух в плевральной полости)
2. Топографическая
Определение верхних и нижних границ лёгких
Верхние границы лёгких спереди
-палец-плессиметр параллельно ключице, далее вверх и к середине до притупления (в норме на 3-4см выше ключицы)
Верхние границы сзади
-палец-плессиметр в надостной ямке, параллельно ости лопатки, вверх латерально на 3-4см от шейного позвонка
Поля Кренига—узкие части верхушек лёгких.
-палец-плессиметр располагают по верхнему краю трапециевидной мышцы, перкутируют вначале в медиальном направлении до притупления звука, затем по направлению к плечевому суставу. Ширина полей Кренига—5-6 см.
Нижние границы лёгких
Расположение нижних границ лёгких в норме
Топографическая линия | Правое лёгкое | Левое лёгкое |
Окологрудинная Средне-ключичная Передняя подмышечная Средняя подмышечная Задняя подмышечная Лопаточная Околопозвоночная | VI межреберье VI ребро VII ребро VIII ребро IX ребро X ребро Остистый отросток XI грудного позвонка | VII ребро VIII ребро IX ребро X ребро Остистый отросток ХI грудного позвонка |
Причины смещения границ лёгких вверх:
-пневмосклероз
-ателектаз
-пневмо-, гидроторакс
-увеличение печени, селезёнки
Подвижность лёгочного края:
-найти нижнюю границу лёгких, отметить её демографом
-пациент делает глубокий вдох и задерживает дыхание
-палец-плессиметр перед вдохом на нижней границе, на вдохе перкутируют вниз до абсолютной тупости , отмечают демографом
-пациент делает глубокий выдох, перкутируют вверх до лёгочного звука, отмечают демографом
-измеряют расстояние между 2 и 3 отметкой
В норме подвижность лёгочного края—по задней подмышечной линии 6-8см.
Аускультация
Правила:
-в помещении тепло и тихо
-пациент в положении стоя или сидя
-пациент дышит глубоко и равномерно
-фонендоскоп прикладывают к симметричным участкам
-выслушивают по точкам сравнительной перкуссии лёгких
Основные дыхательные шумы:
1.Везикулярное дыхание—колебание стенок альвеол, звук «ф»
— физиологическое ослабление (у гиперстеников)
-физиологическое усиление (у астеников)
-патологическое ослабление (эмфизема, пневмония, сужение трахеи, гидроторакс)
-патологическое усиление (жесткое дыхание, прерывистое дыхание при холоде, инородном теле, опухоли)
2.Бронхиальное дыхание (ларинготрахеальное) выслушивается над гортанью, трахеей, звук «х»
3.Амфорическое дыхание—при наличии полости в лёгком
4.Металлическое—при открытом пневмотораксе
5.Стенотическое—при сдавлении трахеи опухолью
6.Компрессионное—«дыхание издалека» при плеврите
7.Везикуло-бронхиальное (на вдохе «ф», на выдохе «х»)
Побочные дыхательные шумы:
1.Хрипы
Сухие –при колебании вязкой мокроты (бронхиальная астма, бронхит)
-На вдохе и выдохе, свистящие(высокие) и жужжащие(низкие), изменяются после кашля
-Влажные—при прохождении воздуха через жидкий секрет
В зависимости от диаметра просвета бронха различают: крупно, средне, мелкопузырчатые
2. Крепитация (выслушивается только на вдохе) при наличии секрета в альвеолах, при вдохе происходит их разлипании. (крупозная пневмония)
3.Шум трения плевры выслушивается:
-при отложении на листках плевры нитей фибрина или воспалительного экссудата
-при наличии туберкулёзных бугорков на плевре
-при обезвоживании
-при отложении кристаллов мочевины при уремии
Продолжительность и места выслушивания различны, усиливается при надавливании фонендоскопом.
Бронхофония –проведение голоса на поверхность грудной клетки, выслушивается фонендоскопом в тех же точках как и при определении голосового дрожания, только произносят слова с щипящими звуками (чашка чая)
Лабораторно-инструментальное обследование
Общий анализ крови, общий анализ мочи, анализ мокроты, промывные воды бронхов, исследование плевральной жидкости, рентгеноскопия, томография, бронхография, флюрография, бронхоскопия, торакоскопия, исследование функции внешнего дыхания, пневмотахометрия.
Словарь медицинских терминов
1. Агранулоцитоз—отсутствие гранулоцитов в периферической крови или уменьшение их количества
2.Агренация тромбоцитов—процесс склеивания тромбоцитов
3.Аддисонова болезнь—эндокринное заболевание, обусловленная двусторонним поражением коры надпочечников, с отсутствием или уменьшением продукции гормонов, характеризуется чрезмерной пигментацией кожи, исхуданием, пониженным АД, нарушением водно-солевого обмена
4.Аденома—доброкачественная опухоль
5.Акне(угри)—воспаление сальных желёз и волосяных фолликулов
6.Алопеция—стойкое или временное, полное или частичное выпадение волос
7.Анемия—снижение содержания гемоглобина в крови
8.Анорексия—отсутствие аппетита, обусловленное нарушением деятельности пищевого центра
9.Анурия—отсутствие мочеиспускания
10.Артралгия—боль в одном или нескольких составов
11.Артрит—воспаление сустава или некоторых его элементов
12.Асцит—скопление отёчной жидкости в брюшной полости (водянка живота—устар)
13.Ацидоз—смещение кислотно-щёлочного равновесия в кислую сторону
14.Блефарит—воспаление краёв век
15.Брадикардия—пониженная частота сердечных сокращений
16.Гематурия—наличие в моче эритроцитов
17.Гингивит—воспаление слизистой оболочки дёсен
18.Гинекомастия—увеличение молочных желёз у мужчин
19.Гиперемия — избыточное наполнение кровью какого-либо органа или кожи, придаёт красный цвет и является признаком воспаления
20.Гипертензия — повышенное давление в кровеносных сосудах
21.Гипертермия—состояние организма, характеризуется повышенной температурой тела
22.Гипоксия—пониженное содержание кислорода в тканях
23.Гипотензия—пониженное давление крови в кровеносных сосудах
24.Гранулоцит—лейкоцит, в цитоплазме которого выявляется зернистость
25.Дерматит—воспаление кожи
26.Диарея—понос
27.Дизурия—расстройство мочеиспускания (болезненность или затруднение выведения мочи из мочевого пузыря)
28.Диспепсия —симптомы нарушения пищеварения (изжога, отрыжка, чувство давления в животе, урчание, понос)
29.Коллапс—остро развивающая сосудистая недостаточность, характеризующая падением сосудистого тонуса и уменьшением массы циркулирующей крови
30.Кушинга синдром (болезнь Иценко-Кушингга)—болезнь, развивающая из-за избыточного выделения адренокортикотропного гормона гипофизом (ожирение с перераспределением подкожно-жировой клетчатки, нарушение питания кожи, повышение АД, остеопороз)
31.Лейкопения—пониженное содержание лейкоцитов в периферической крови
32.Метеоризм—вздутие живота
33.Никтурия—выделение большей части суточного количества мочи ночью, а не днём
34.Олигурия—уменьшение выделения мочи
35.Остеопороз—заболевание, характеризующееся изменением структуры костной ткани (истончение, ломкость, пористость и полное рассасывание части костных перекладин)
36.Остеохондроз—дистрофический процесс в костной и хрящевой тканях
37.Перитонит—воспаление брюшины
38.Петехии—пятна на коже диаметром 1-2 мм, обусловленные капиллярным кровоизлиянием
39.Пиодемия—гнойное воспаление кожи
40.Полидипсия—повышенное употребление жидкости, обусловлено патологически усиленной жаждой
41.Сенсибилизация—повышение чувствительности организма к воздействиям какого-либо фактора окружающей или внутренней среды
42.Сепсис—инфекционное заболевание, вызванное распространением инфекции из очага по всему организму
43.Тахикардия—повышенная частота сердечных сокращений
44.Тремор—ритмичные колебательные движения всего тела или его частей вследствие непроизвольных сокращений мышц
45.Тромбоцитопения—пониженное содержание тромбоцитов в крови
46.Уремия—патологическое состояние, обусловленное задержкой в крови азотистых шлаков, ацидозом и нарушениями электролитного, водного и осмотического равновесия при почечной недостаточности (симптомы—слабость, апатия, понижение температуры тела, повышение АД, кома)
47.Хлоазма—гиперпигментация кожи лица в виде желтовато-коричневых пятен
48Экстрасистолия—нарушение ритма сердца с появлением преждевременного сокращения сердца или его отделов
49.Эмболия—закупорка кровеносного сосуда циркулирующим в крови субстратом, не встречающимся в нормальных условиях
50.Эмфизема лёгких—патологическое состояние лёгких, характеризующее увеличением содержания в них воздуха
51Эпигастрий—живот, чрево, желудок
52.Эритема—ограниченная гиперемия кожи
53.Эритродермия—покраснение всей или почти всей кожи
Блок контроля
I. Для определения исходного уровня знаний студентам предлагается терминологический диктант. Используются знания, полученные при изучении лекционного материала, а также знания, полученные на других предметах.
Словарь медицинских терминов прилагается.
II. Самостоятельная работа студентов.
Отработка практических навыков друг на друге:
Задание 1.
Провести субъективное обследование пациента и данные записать в историю болезни: собрать паспортные данные, анамнез заболевания и жизни, собрать жалобы пациента.
Задание 2.
Провести объективное обследование пациента:
-общий и детальный осмотр,
-осмотр грудной клетки
-провести пальпацию грудной клетки
-провести топографическую перкуссию для определения верхних и нижних границ лёгких
-провести сравнительную перкуссию, дать характеристику лёгочного звука
-провести аускультацию лёгких, дать характеристику звуков
Задание 3.
Заполнить историю болезни на пациента, страдающего заболеваниями органов дыхания.
(см.приложение).
III. Для закрепления полученных данных студенты должны ответить на следующие вопросы:
1.Симптомы и их характеристика при заболеваниях органов дыхания
2.Синдромы при патологии дыхательной системы
3. Особенности анамнеза, роль в диагностике
4. Формы грудной клетки, использование в диагностическом процессе
5. Ориентировочные линии на грудной клетке
6.Типы дыхания, патологические типы дыхания
7.Топографическая перкуссия лёгких, определение верхних и нижних границ лёгких
8.Правила выполнения сравнительной перкуссии лёгких
9.Определение подвижности нижнего края лёгких
10. Понятие об основных дыхательных шумах
11. Варианты везикулярного и бронхиального дыхания
12. Побочные дыхательные шумы: хрипы, крепитация, шум трения плевры и их диагностическое значение
13 Что такое бронхофония?
14. Методы лабораторной диагностики при заболеваниях органов дыхания.
15. Инструментальные методы исследования
16.Эндоскопическое исследование
Эталон ответа на вопросы для закрепления пройденного материала
1.Симптомы при заболеваниях органов дыхания:
*Кашель—рефлекторный акт, защитная реакция гортани, трахеи, бронхов.
Различают: -сухой(ларингит, сухой плеврит, сдавление трахеи опухолью.
-влажный с отделением мокроты
-продолжительность:—короткий (сухой плеврит), периодический (грипп,
трахеит, бронхит), постоянный—(туберкулёз, ларингит)
громкость:—громкий, «лающий» (коклюш, опухоль, ларингит)
— тихий(сухой плеврит)
-тихий, сиплый (воспаление голосовых связок)
*Кровохарканье—выделение крови с мокротой во время кашля
-алая кровь (туберкулёз, бронхоэктазы)
-«ржавая» (крупозная пневмония)
— «шоколадная» (гангрена лёгкого)
*Одышка—нарушение частоты, глубины и ритма дыхания
-Субъективная—ощущение затруднения дыхания с чувством нехватки воздуха
(невроз, метеоризм)
-Объективная—(эмфизема, облитерация плевры)
-Смешанная
-Инспираторная—затруднение вдоха (при пневмонии, инородном теле трахеи)
-Экспираторная—затруднение выдоха(при обструктивном бронхите, бронхиальной астме)
-Смешанная
*Удушье—сильная одышка с исходом в асфиксию (отёк лёгких, бронхиолит)
-Приступообразное удушье—астма
-Сердечная—затруднён вдох
-Бронхиальная—затруднён выдох
*Боль в грудной клетке—(при участии в процессе плевры, межрёберная невралгия)
— «боль в боку»—при дыхании и кашле (сухой плеврит)
-боль в животе—при воспалении диафрагмальной плевры
-боль за грудиной—при стенокардии
-боль постоянная , интенсивная—при опухоли средостения
*Повышение температуры тела
-постоянная лихорадка—при крупозной пневмонии
-гектическая—при абсцессе до вскрытия
— субфебрильная—хр.бронхит, туберкулёз
2.Синдромы при заболеваниях органов дыхания:
*Острая дыхательная недостаточность (ОДН)
-при угнетении дыхательного центра (наркоз, сдавление и гипоксия мозга)
-контрактура грудной клетки и диафрагмы (травма, метеоризм, пневмоторакс)
-поражения лёгких (пневмония , ателектаз, ушибы, аспирация)
-нарушение проходимости дыхательных путей (бронхиальная астма, аспирация)
-нарушение мышечной проходимости(полиомиелит, столбняк)
*Хроническая сердечная недостаточность (ХДН)
-гипертензия в малом кругу кровообращения
-лёгочное сердце
-сердечная недостаточность
Выражается в одышке, цианозе, отёках, недостаточности внешнего дыхания
Стадии:
1-я—при значительной физической нагрузке
2-я—при небольшой физической нагрузке
3-я—в покое с признаками сердечной недостаточности
*«Лёгочное сердце»
ХДН+ гипертрофия левого желудочка +сердечная недостаточность
*Тромбоэмболия лёгочной артерии (ТЕЛА)
При декомпенсированных пороках сердца, тромбофлебите
Удушье + боль + цианоз +шок +набухшие шейные вены
*Отёк лёгких (застой крови в лёгочной артерии)
Клокочущее дыхание + кашель с пенистой розовой мокротой + влажные хрипы
3. Особенности анамнеза:
Следует выяснить начало заболевания—острое или постепенное, было ли переохлаждение, предшествующие заболевания(грипп), бытовые условия, профессиональные вредности (пыль, вдыхание раздражающих газов), курение табака.
4. Формы грудной клетки:
*-нормостеническая (коническая), -астеническая, -гиперстеническая
Патологические формы:
*эмфизематозная (бочкообразная)—при эмфиземе лёгких
Одинаковые переднезадние и боковые размеры, расширенные межреберья. Дыхание поверхностное, удлинённый выдох.
*паралитическая (туберкулёз, кахексия)
Ассиметрия ключиц, атрофия мышц грудной клетки, асинхронное движение несимметричных лопаток
*рахитическая (килевидная, «куриная»)
Увеличение переднезадних размеров, четки, выступ грудины
*воронкообразная (при длительном сдавливании, пороках развития)
*ладьевидная (углубление в грудине, при сирингомиелии)
5. Ориентировочные линии грудной клетки:
*срединная— проходит через середину грудины
*грудинные—проходит через края грудины
*окологрудинные—на 2см от краёв грудины
*среднеключичные—проходит через середину ключицы
*переднеподмышечные—проходят через передние углы лопаток
*средние подмышечные—через середину подмышечной впадины
*задние подмышечные—через задние углы подмышечной впадины
*лопаточные—через середину лопаток
*околопозвоночные—через поперечные отростки позвонков
*позвоночные—через остистые отростки позвонков
Счёт ребер начинают с ключицы (первое ребро под ней). Нижний угол лопатки на 7 ребре.
5. Типы дыхания, патологические типы дыхания:
*грудной(межрёберными мышцами), брюшной (диафрагма), смешанный.
*частота дыхания—16 -20 в мин, учащение—при сужении просвета мелких бронхов и воспалении слизистой оболочки их, при уменьшении дыхательной поверхности (пневмо-, гидроторакс)
Урежение дыхания—при угнетении дыхательного центра и понижении его возбудимости.
Патологические типы дыхания:
Дыхание Биотта—ритмичные, глубокие движения в равные промежутки времени с длинными паузами (менингит, агональное состояние)
Дыхание Чейн-Стокса—после долгой (1мин) паузы постепенное нарастание дыхания и затем убывание по глубине.
Дыхание Грокка—волнообразное, как и Чейн-Стокса, но в период пауз поверхностное.
6. Пальпация грудной клетки.
Проводится двумя руками на симметричных участках. Метод пальпации используется для уточнения данных осмотра, определение болезненности в области грудной клетки, для определения эластичности грудной клетки, определения голосового дрожания.
Алгоритм выполнения –см. приложение в рисунках.
7.Правила выполнения сравнительной перкуссии лёгких
Определяют изменение притупления перкуторного звука:
притупление (уменьшение содержания воздуха в участке лёгкого), тупость (отсутствие воздуха или гидроторакс), коробочный звук (эмфизема), тимпанический звук (воздух в плевральной полости). Алгоритм выполнения—см. рисунок в приложении.
8.Правила выполнения топографической перкуссии лёгких:
Метод используется для определения верхних и нижних границ лёгких. Правила выполнения –см рисунок в приложении.
9. Определение подвижности нижнего лёгочного края.
Правило выполнения—см. рисунок в приложении
10.Основные дыхательные шумы:
*везикулярное дыхание—колебание стенок альвеол, напоминает звук «ф» на выдохе.
*бронхиальное дыхание—выслушивается над гортанью, трахеей
11. Варианты везикулярного и бронхиального дыхания:
Различают:
физиологическое ослабление дыхания (у гиперстеников),
физиологическое усиление (у астеников),
патологическое ослабление (эмфизема, пневмония, сужение трахеи, гидроторакс), патологическое усиление (жесткое дыхание, прерывистее дыхание, нервная дрожь, холод, инородное тело, опухоль).
*бронхиальное дыхание ( над гортанью , трахей, напоминает звук «х» на выдохе)
Различают:
Амфорическое –при наличии полости
Металлическое—при открытом пневмотораксе
Стенотическое—при сдавлении трахеи опухолью
Компрессионное—дыхание «издалека» при плеврите
Везикуло-бронхиальное—на вдохе слышится буква «ф», на выдохе «х»
12.Побочные дыхательные шумы:
* Хрипы
Сухие—при колебании вязкой мокроты (бронхиальная астма, острый бронхит)
Выслушиваются на вдохе и выдохе, свистящие(высокие) и жужжащие, изменяются после кашля
Влажные –при прохождении воздуха через жидкий секрет
В зависимости от диаметра бронха различают: крупно-, средне-, мелкопузырчатые
Могут быть звучные (при наличии полости) и незвучные (при воспалении слизистой оболочки, отёке лёгких.
*Крепитация выслушивается только на вдохе—возникает при разлипании альвеол, склеянных экссудатом. Выслушивается при крупозной пневмонии.
*Шум трения плевры—выслушивается при отложении нитей фибрина на листках плевры, туберкулёзных бугорках, обезвоживании, при отложении мочевины при уремии.
Продолжительность и места выслушивания различны. Усиливается при надавливании фонендоскопом.
13.Бронхофония проведение голоса на поверхность грудной клетки при аускультации. Выслушивается фонендоскопом по точкам сравнительной перкуссии лёгких, при этом выслушивают очаги уплотнения лёгочной ткани. Произносят слова с шипящими звуками—например «чашка чая».
14. Методы лабораторной диагностики.
Общий анализ крови (ОАК) можно определить:
Лейкоцитоз, гиперлейкоцитоз, сдвиг лейкоцитарной формулы влево, увеличение СОЭ—при пневмонии, гнойном хроническом бронхите, нагноительных заболеваниях лёгких
Эритроцитоз, увеличение гемоглобина и замедление СОЭ—эмфизема лёгких
Лейкопения, увеличение СОЭ—при гриппозной пневмонии—при гриппозной пневмонии
Анемия—при раке лёгких
Анализ мокроты—определяют: цвет—крупозная пневмония—«ржавая», абсцесс лёгкого—желто-зелёная, гангрена лёгкого—«шоколадная», лёгочное кровотечение—розовая, бронхиальная астма—стекловидная.
Микроскопия—лейкоциты, эритроциты, эозинофилы, эластические волокна, спирали Куршмана, кристаллы Шарко-Лейдена, атипичные клетки, микобактерии туберкулёза.
Промывные воды бронхов, исследуются в том случае если нет мокроты.
Исследование плевральной жидкости—исследуют внешний вид, консистенцию, запах, физико-химические свойства. Микроскопия—эритроциты, лейкоциты, атипичные клетки, микобактерии туберкулёза.
15. Инструментальные методы исследования.
Рентгенологическое исследование.
Рентгеноскопия –определяют очаги затемнения, полости в них, жидкость или воздух в плевральной полости.
Рентгенография—изменения регистрируются на рентгеновской плёнке (плотные образования имеют светлый цвет)
Томография—послойное рентгеновское исследование, применяется для выявления глубины патологического участка.
Бронхография –применяется для исследования бронхов, определяют расширения бронхиального дерева, выпячивания, сужения, опухол.
Флюрография—применяется для первичного выявления патологии.
16.Эндоскопическое исследование.
Бронхоскопия –применяется для диагностики бронхоэктатической болезни, опухолей бронхов, язв слизистой и.т.д. Осматривают трахею и бронхи 1-го, 2-го, 3-го порядка с помощью бронхоскопа. Мелкие бронхи осмотреть нельзя, не позволяет диаметр бронхоскопа.
Торакоскопия—торакоскопом осматривают висцеральный и париетальный листки плевры, берут материал для биопсии, разъединяют спайки между листками плевры
Подведение итогов занятия
Критерий оценки ответов на контрольные вопросы:
Каждый студент должен ответить на два вопроса.
Оценка—«5»—если студент полно и правильно ответил на вопросы
Оценка—«4»—если студент допустил одну или две неточности
Оценка—«3»—если студент допустил большое количество ошибок
Оценка—«2»—если студент ответил неправильно на два вопроса
Оценка самостоятельной работы студента:
Оценка—«5»—если студент сумел выполнить практическую манипуляцию согласно алгоритму, при написании истории болезни полно, грамотно использовал изученный материал
Оценка—«4»—если студент допустил 1-2 неточности, незначительное нарушение последовательности при написании истории болезни
Оценка—«3»—в ответах допущены ошибки при выполнении манипуляций, история болезни составлена нечётко, допущены грубые ошибки
Оценка—«2»—студент не справился с заданием, не усвоил правила выполнения манипуляций, не смог написать историю болезни
Оценка за занятие
Входной контроль проверки знаний | Выходной контроль проверки знаний | |||||
Самостоятельная работа студентов | ||||||
Результаты терминологического диктанта | Отработка практических навыков | Написание истории болезни | Ответы на контрольные вопросы | Общая оценка за занятие | ||
Схема обследования пациента при заболеваниях органов дыхания
Жалобы
1.кашель 5.кровохарканье 2.выделение мокроты 6.боль в грудной клетке 3.одышка 7.повышение температуры тела 4.приступы удушья
|
Анамнез болезни 5.переохлаждение 1.факторы риска 6.аллерологический анамнез 2.условия работы, профессия 7.наследственность 3.социальные условия 8.эпидемиологический анамнез 4.вредные привычки |
Обследование пациента
Осмотр 1.положение в постели 2.цианоз лица 3.одышка 4.удушье 5.форма пальцев кисти и ногтей 6.форма грудной клетки | Пальпация 1.голосовое дрожание 2.болезненность грудной клетки | Перкуссия 1.границы лёгких 2.подвижностьнижних краёв лёгких 3.изменение перкуторного звука | Аускультация 1.характер дыхания 2.бронхофония 3.хрипы 4.крепитация 5.шум трения плевры |
Лабораторно-инструментальное исследование
Инструментальные 1рентгенологические -рентгеноскопия -рентгенография -томография -флюрография и др. 2.бронхоскопия 3.бронхография 4.спирометрия 5.спирография 6.пневмотахометрия | Лабораторные 1.ОАК,АМ 2.биохимические исследования крови 3.бактериологический анализ мокроты 4.анализ мокроты по определению чувствительности к антибиотикам 5.цитологическое исследование мокроты,экссудата |
Составить план обследования больного с учетом результатов субъективного и объективного исследования. Дать оценку результатов лабораторного обследования больного
Тема занятия: «Туберкулез
челюстно-лицевой области. Клиника и
диагностика. Диагностика
и лечение осложнений
туберкулеза, требующих
неотложной врачебной помощи»
Студент должен уметь:
1. Из комплекса данных, полученных
в результате опроса и объективного
обследования больного, выделить признаки,
позволяющие высказать предварительное
заключение о туберкулезной этиологии
заболевания.
2. Составить план обследования
больного с учетом результатов субъективного
и объективного исследования.
3. Дать оценку результатов
лабораторного обследования больного.
4. Оказывать неотложную помощь
при легочном кровотечении и спонтанном
пневмотораксе.
При изучении темы студент
должен иметь исходные знания по следующим
вопросам:
1) клинические, лучевые (прежде
всего рентгенологические) и лабораторные
методы диагностики туберкулеза
челюстно-лицевой области;
2) различия в проявлениях
туберкулеза и сходных с ним неспецифических
заболеваний данной локализации;
3) патогенез развития легочного
кровотечения и геморрагического шока.
4) механизмы развития и патогенез
различных видов пневмотораксов.
Контролирующие материалы
Задача № 1
Больная 50 лет, инвалид II
гр. по туберкулезу, состоит на учете в
противотуберкулезном диспансере в
течение 5 лет по поводу хронического
диссеминированного туберкулеза БК (+).
Заболевание имеет волнообразное течение,
беспокоит кашель, одышка, периферически
субфебрильная температура. Состояние
больной резко ухудшилось после
приступообразного кашля. Появились
боли в груди справа, нарастание одышки.
При пальпации крепитация по передней
стенке грудной клетки справа, тимпанический
оттенок перкуторного звука справа,
ослабление дыхательных шумов, смещение
органов средостения влево.
Какое осложнение туберкулезного
процесса можно предположить?Лечебные мероприятия доврачебного
уровня.Лечебные мероприятия первой
врачебной помощи.Лечебные мероприятия
квалифицированной помощи.Какие еще заболевания могут
приводить к развитию данного осложнения?
Задача
№ 2
Больной
48 лет, инвалид II
гр. по туберкулезу. Состоит на учете в
противотуберкулезном диспансере в
течение 5 лет по поводу хронического
деструктивного процесса БК (+). Заболевание
протекает волнообразно. Последние 3 дня
отмечает ухудшение состояния. На фоне
слабости, умеренной одышки, повысилась
температура тела, усилился кашель. Во
время приступов кашля отмечается
выделение алой пенистой крови от 150-250
мл в сутки. При осмотре: больной пониженного
питания, отмечается западение над- и
подключичной ямок справа. Перкуторный
звук над верхней долей правого легкого
укорочен. Над этой зоной прослушивается
бронхиальное дыхание и разнокалиберные
влажные хрипы. Рентгено-томографически:
верхняя доля уменьшена в объеме, в
которой определяется замкнутая
кольцевидная тень d
3
4 см с толстыми стенками с очагами вокруг
и в нижней доле справа.
Сформулируйте
диагноз туберкулеза.Назовите
ведущие клинические и рентгенологические
синдромы.Назовите
3-4 наиболее частых заболеваний
сопровождающихся рентгенологическим
синдромом полостного образования в
легких.Назовите
наиболее частые источники кровотечения
при выделении крови через рот.Лечебные
мероприятия доврачебного уровня при
легочном кровотечении.Лечебные
мероприятия первой врачебной и
квалифицированной помощи.
Задача
№ 3
Больная с подчелюстным и шейным
лимфаденитом получала антибиотики
широкого спектра действия и
физиотерапевтическое лечение, после
чего состояние ухудшилось, увеличились
размеры лимфатических узлов, усилились
симптомы интоксикации, появился кашель
с небольшим количеством мокроты,
лимфатические,узлы подвижны,
штотноэластичной консистенции,
безболезненые. Общий анализ крови:
Нв-140, Л-9,8, п-я 7%, с-я 40%, л- 41%, м- 12%, СОЭ 27
мм/час. Какой диагноз можно предположить
на основании этих данных?
а) Сифилис.
б) Туберкулез.
в) Лимфолейкоз.
г) Инфекционный мононуклеоз.
д) Лимфогранулематоз.
Задача
№ 4
У больного при осмотре полости
рта на слизистой выявлена неглубокая
язва неправильной формы с изъеденными
краями, бугристое дно, покрытое вялыми
грануляциями; имеется гнойное отделяемое.
Протекает бессимптомно. Окружающая
поверхность усеяна по периферии и вокруг
бледно-розовыми, сероватыми изъязвленными
грануляциями. Прибыл из Туркмении,
по-русски говорит плохо, подкашливает,
зубов мало. Больному показано:
а) флюорография легких;
б) флюорография легких + общий
анализ крови;
в) исследование мокроты по
Цилю-Нельсену;
г) исследование гнойного
отделяемого по Цилю-Нельсену + реакция
Вассермана + биопсия язвы;
д) исследование гнойного
отделяемого по Цилю-Нельсену + реакция
Вассермана + биопсия язвы + исследование
мокроты по Цилю-Нельсену + флюорография
легких.
Задача
№ 5
Больной обратился к стоматологу
с жалобами на боли при глотании, сухость
во рту, припухлость щеки в районе мочки
уха, увеличение подчелюстных и шейных
лимфатических узлов, субфебрильную
температуру тела в течение двух месяцев.
При контрастной сиалографии выявлены
деструктивные участки в виде полостей
различной величины и формы, неравномерность
долек вследствие атрофии и запустевания
части из них, развитие соединительной
ткани, наличие обызвествлений. Можно
предположить:
а) эпидемический паротит;
б) туберкулез;
в) рак;
г) муковисцидоз;
д) аспергиллез.
Тестовый контроль. Легочное
кровотечение
Вопрос №
1.
Наиболее точным
определением понятия
«осложнение» является:
Это патологические
процессы,
которые не связаны непосредственно
с основным заболеванием и не оказали
на его развитие и течение
особого внимания.Это патологические
процессы,
которые патогенетически непосредственно
связаны с основным
заболеванием и оказывают влияние
на его течение.Это заболевание,
которое присоединяется
к ранее выявленному,
способствуя ухудшению его клинического
течения.
Вопрос №
2.
К числу патологических
процессов,
являющихся осложнением туберкулеза,
относится все перечисленное,
кроме:
Бронхоэктатической
болезни.Легочного кровотечения.
Хронического
легочного сердца
и эмфиземы легких.Дыхательной
недостаточности.Амилоидоза.
Спонтанного
пневмоторакса.
Вопрос № 3.
«Кровохарканье» — это:
Массивное поступление
крови из
дыхательных путей с кашлем
или без него.Поступление крови
из дыхательных
путей в виде отдельных плевков
или в виде примеси крови в
мокроте.Поступление крови
из дыхательных
путей в виде сгустков, с трудом
откашливаемых.
Вопрос №
4.
«Легочное
кровотечение» —
это:
Массивное поступление
крови из
дыхательных путей с кашлем
или без него.Поступление крови
из дыхательных
путей в виде отдельных плевков
или в виде примеси крови в
мокроте.Поступление крови
из дыхательных
путей в виде сгустков, с трудом
откашливаемых.
Вопрос №
5.
Какое кровотечение
вы считаете
массивным?
500-100 мл/сутки.
100-300 мл/сутки.
300-500 мл/сутки.
Свыше 500 мл/сутки.
Вопрос №
6.
Легочные геморрагии
чаще наблюдаются:
При свежих, остро
протекающих
формах поражения.При свежих, подостро
протекающих,
с распадом легочной ткани.При хронических,
сопровождающихся
образованием цирроза
легочной ткани.
Вопрос № 7.
Какие заболевания
являются наиболее
частой причиной легочного кровотечения?
Пневмония.
Бронхиты.
Гнойные заболевания
легких.Туберкулез легких.
Рак легкого.
Саркоидоз легких.
Пневмокониозы.
Правильные ответы: 1, 6, 7.
Правильные ответы: 2, 3, 6.
Правильные ответы: 3, 4, 5.
Вопрос № 8.
Основная причина
возникновения легочных
геморрагии при свежих формах
туберкулеза:
Формирование
казеозного некроза
в паренхиме легкого.Возникновение
распада ткани
легкого.Разрушение стенки
легочного
сосуда (артерии или вены).Разрушение стенки
бронхиальной
артерии или вены.
Вопрос №
9.
Наиболее частым
источником легочных
геморрагии при хронических
формах туберкулеза легких является:
Разрыв стенки сосудов
в каверне.Разрыв аневризматически
измененных
стенок ветвлений бронхиальных
артерий.Разрыв стенки мелких
сосудов в
паренхиме легкого вследствие
легочной гипертонии.
Вопрос № 10.
Источник легочного
кровотечения у больного со свежей и
ограниченной формой туберкулеза удается
обычно установить с помощью:
Клинических методов
(ощущение
больного, перкуссия, аускультация).Рентгенотомографии легких.
Бронхографии.
Бронхоскопии.
Ангиографии легочной
артерии.
Вопрос № 11.
Источник легочного
кровотечения у больных распространенными
хроническими формами туберкулеза
удается обычно установить с помощью:
Рентгенотомографии
легких.Бронхографии.
Ангиографии легочной
артерии.Ангиографии
бронхиальной
артерии.
Вопрос № 12.
Назовите основную
причину смертельного
исхода при массивных легочных
кровотечениях?
Анемия.
Аспирационная пневмония.
Ателектаз легкого
при обтурации
кровью крупного бронха.Асфиксия при обтурации
кровью многих
бронхов.Гиповолемия.
Вопрос № 13.
Какие диагностические
мероприятия
наиболее целесообразны для выяснения
источника легочного кровотечения?
Сбор бронхолегочного
анамнеза.Физикальное
исследование легких.Рентгенотомографическое
исследование
легких.Определения функции
внешнего
дыхания.Исследование
коагулограммы.Бронхологическое
исследование.Правильные ответы: 1, 2.
Правильные ответы: 4, 5.
Правильные ответы: 3, 6.
Вопрос № 14.
Какие лечебные
мероприятия вы предпримете
для предупреждения или
ликвидации обтурации бронхов кровью?
Полусидячее положение
больного.Обеспечение эффективного кашля.
Введение наркотических
препаратов.Отсасывание крови
через бронхоскоп
или интубационную трубку.Переливание плазмы
и свежей
крови.Внутривенное введение
ингибиторов
протеаз.Правильные ответы: 1, 2, 4.
Правильные ответы: 3, 5 6.
Вопрос № 15.
Какие лечебные
мероприятия вы предпримете
для ликвидации гиповолемии
у больного с массивным легочным
кровотечением?
Наложение жгутов на бедра.
Поднятие ножного
конца кровати.Подкожное введение
атропина.Струйное, а затем
капельное внутривенное
введение коллоидных растворов.Переливание плазмы
и свежей
крови.Правильные ответы:
1,3.Правильные ответы: 2, 4, 5.
Вопрос № 16.
Какие лечебные
мероприятия вы предпримете
в первые минуты кровотечения?
Наложение жгутов на бедра.
Внутривенное введение
глюкокортикоидов.Подкожное введение
атропина.Ингаляции кислорода.
Внутривенное введение
аминокапроновой
кислоты.
Переливание 500-700
мл. свежей
крови.Правильные ответы: 1, 4, 6.
Правильные ответы: 1, 3, 5.
Правильные ответы: 2, 4, 6.
Вопрос № 17.
В качестве
гемостатического средства
при легочной геморрагии не оправдано
назначение:
Викасола.
Витамина С.
Аминокапроновой кислоты.
Солей кальция
(хлористого кальция,
глюконата кальция).
Вопрос № 18.
Какие лечебные
мероприятия вы предпримете
при продолжающемся
легочном кровотечении, после оказания
первой врачебной помощи?
Внутривенное введение
ингибиторов
протеаз.Переливание
свежезамороженной
плазмы или свежей крови.Внутривенное введение
гемодеза
или полиглюкина.Внутривенное
введение эуфиллина.Перидуральная
блокада или управляемая гипотония при
систолическом
АД не ниже 100 мм рт. ст.Правильные ответы: 1, 3, 4.
Правильные ответы: 2, 3, 4.
Правильные ответы: 1, 2, 5.
Вопрос №
19.
Наиболее эффективным
средством
борьбы с легочным кровотечением
при хронических формах туберкулеза
является:
Наложение жгутов
на конечности.Подкожное введение
кислорода.Наложение
пневмоперитонеума.Управляемая артериальная
гипотония.
Вопрос № 20.
По каким клиническим
симптомам
можно предполагать сторону (источник)
кровотечения?
Сухой, мучительный
кашель.Выделение алой крови.
Появление локальных
влажных
храпов.Появление боли на стороне
кровотечения.Появление участка
«немого легкого».Правильные ответы: 1, 4.
Правильные ответы: 2, 3.
Правильные ответы: 3, 5.
Вопрос №
21.
По каким
рентгенологическим симптомам
можно предположить сторону
кровотечения?
Усиление легочного рисунка.
Появление уровня жидкости в
каверне.Наличие деструктивных изменений.
Преобладающая диссеминация
в легком.Локальная эмфизема.
Правильные ответы: 1, 4.
Правильные ответы: 4, 5.
Правильные ответы: 2, 3.
Вопрос №
22.
Методом выбора для
лечения легочных
кровотечений у больных с распространенным
цирротическим туберкулезом
легких является:
Резекция легкого.
Перевязка легочной
артерии.Эндоваскулярная
окклюзия бронхиальной артерии или
дренирующего
бронха.
Вопрос № 23.
Показания к
экстренной резекции легкого у больных
с легочным кровотечением:
Массивное легочное
кровотечение.Неэффективность
консервативной
терапии.Рецидивирующее
легочное кровотечение.Неустановленный
источник кровотечения.Угрожающее легочное
кровотечение,
при неэффективности адекватного
консервативного лечения
и при установленном источнике
кровотечения.
Вопрос № 24.
Возможно ли местное
введение ингибиторов
фибринолиза при легочном
кровотечении?
Да.
Нет.
Спонтанный пневмоторакс
Вопрос № 1.
Спонтанный
пневмоторакс — это:
Проникновение
воздуха в плевральную
полость.Проникновение
воздуха в плевральную
полость у практически
до этого здорового человека, без
каких-либо видимых причин.Проникновение
воздуха в плевральную
полость без каких-либо
внешних вмешательств у здорового
человека или у страдающих
заболеваниями органов дыхания.
Вопрос № 2.
Спонтанный
пневмоторакс является самым частым
осложнением:
Буллезной дистрофии
легкого.Туберкулеза легкого.
Абсцесса легкого.
Опухоли легкого.
Вопрос № 3.
Чем отличается
клапанный (напряженный)
пневмоторакс от других
видов пневмоторакса?
1. При
клапанном пневмотораксе
воздух свободно входит и выходит
из плевральной полости.
2. При
клапанном пневмотораксе
движение воздуха отсутствует.
3. При
клапанном пневмотораксе
воздух поступает на вдохе в плевральную
полость и не выводится
при выдохе, всегда тяжело протекает
из-за постоянного повышения
внутри плеврального давления.
Вопрос № 4.
Клапанный пневмоторакс опасен:
Формированием свища.
Большим с падением легкого.
Смещением органов
средостения.Тем, что ведет к
серьезным функциональным
нарушениям со стороны
дыхательной и сердечно-сосудистой
деятельности.
Вопрос № 8.
Какие симптомы
встречаются при
спонтанном пневмотораксе?
Боли в грудной клетке.
Боли в поясничной области.
Затрудненное дыхание,
одышка.Кровохарканье.
Сухой кашель.
Правильные ответы: 2, 4.
Правильные ответы: 1, 3, 5.
Вопрос № 9.
Перечислите рентгенологические
симптомы пневмоторакса?
Усиление легочного
рисунка на
стороне поражения.Отсутствие легочного
рисунка на
стороне поражения.Смещение сердечной
тени в сторону
поражения.Смещение сердечной
тени в противоположную
сторону.Ослабление пульсации
сердца на
стороне поражения.Усиление пульсации
сердца на
стороне поражения при рентгеноскопии.Правильные ответы: 2, 4, 6.
Правильные ответы: 1, 3, 5.
Вопрос № 10.
Какие объективные
симптомы заставляют
подозревать пневмоторакс,
кроме:
Влажные хрипы на
стороне поражения.Уменьшение дыхательных
экскурсий
на стороне поражения.Ослабление дыхательных
шумов или
отсутствие их.Тимпанит на стороне
поражения.
Вопрос № 11.
Какие методы
позволяют одновременно
выполнить диагностические
и лечебные мероприятия при спонтанном
пневмотораксе?
Бронхоскопия.
Рентгенотомография.
УЗ-диагностика.
Торакоскопия.
Плевральная пункция.
Правильные ответы: 1, 4.
Правильные ответы: 2, 3.
Правильные ответы: 4, 5.
Вопрос № 12,
Что должен сделать
врач при напряженном
клапанном пневмотораксе?
Ввести морфий (промедол).
Дать кислород.
Уложить больного.
Направить больного
в отделение
торакальной хирургии.Немедленно перевести
напряженный
пневмоторакс в открытый
с помощью толстой иглы (торакара).
Вопрос № 13.
Какое исследование
является обязательным
при подозрении на спонтанный
пневмоторакс?
1.ЭКГ.
ЭХОкардиография.
Рентгенологическое
исследование
грудной клетки.Компьютерная
томография легких.Сканирование легких.
Туберкулез челюстно-лицевой
области
Вопрос № 1.
Из проявлений туберкулеза на
слизистой оболочке в полости рта чаще
наблюдается:
а) язва;
б) очаги;
в) туберкулема;
г) каверна;
д) эрозии.
Вопрос № 2.
Может верифицировать диагноз
туберкулеза в полости рта терапия:
а) противотуберкулезная;
б) глюкокортикоидами;
в) цитологическая;
г) антибиотикотерапия;
д) симптоматическая.
Вопрос № 3.
Общепринятым методом диагностики
туберкулеза слизистой оболочки полости
рта является:
а) взятие мазков на МБТ;
б) флюорография легких;
в) консультация фтизиатра;
г) бронхоскопия;
д) компьютерная томография.
Вопрос № 4.
Внешние проявления язвенной
формы туберкулезного поражения полости
рта:
а) неглубокая язва неправильной
формы с изъеденными краями, бугристое
дно, покрытое сочными грануляциями;
имеется гнойное отделяемое. Окружающая
поверхность усеяна по периферии и вокруг
бледно-розовыми и сероватыми изъязвленными
грануляциями;
б) ограниченный некроз пленчатого
характера, кратерообразные язвы,
окруженные ободком с резким неприятным
запахом, слюнотечением;
в) глубокие язвы на языке и в
костном остове полости рта — покрыты
салоподобным налетом, цвет медно-красный;
г) неглубокие кровоточивые язвы,
неровные подрытые плотные края,
болезненная инфильтрация регионарных
лимфоузлов;
д) мягкий ограниченный инфильтрат
красного цвета с размягчением в центре.
Вопрос № 5.
Путь развития туберкулезной
инфекции при альвеолярной локализации
поражения челюстных костей:
а) гематогенный;
б) лимфогенный;
в) травматический;
г) аллергический;
д) одонтогенный.
Вопрос № 6.
Быстро диагностировать туберкулез
костей черепа позволяет:
а) бактериоскопия;
б) рентгенография;
в) биопсия;
г) радиоизотопные
методы;
д) эхо-томография.
Вопрос № 7.
Туберкулез слизистой оболочки
полости рта может являться единственной
локализацией туберкулеза, если:
а) заболевание вызвано
микобактериями мышиного типа;
б) поражение слизистой является
первичным аффектом;
в) после вакцинации БЦЖ прошло
более 7 лет;
г) после вакцинации
БЦЖ прошло менее 3 лет;
д) вакцинация БЦЖ не производилась.
Вопрос № 8.
Осложнение туберкулеза
периферических лимфатических узлов:
а) формирование свищей;
б) хронизация;
в) кровотечение;
г) «слоновость»;
д) индурация.
Вопрос № 9.
Комплекс симптомов, достаточный
для установления диагноза туберкулеза
подчелюстных и/или шейных лимфатических
узлов:
а) положительная проба Манту с
2 ТЕ;
б) положительная проба Манту с
2 ТЕ и наличие туберкулеза легких;
в) положительная проба Манту с
2 ТЕ и обнаружение в мокроте бактериовыделения;
г) обнаружение в пунктате
лимфоузла клеточных элементов
воспалительной гранулемы;
д) обнаружение в пунктате или
свищевом отделяемом МБТ.
Самостоятельная работа.
Напишите реферат на тему:
«Современные методы остановки легочного
кровотечения».
Файл: пропеды темы занятий.pdf — Страницы №№1-5
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РЕСПУБЛИКИ БЕЛАРУСЬ
ГРОДНЕНСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ
ПЛАНЫ И КОНТРОЛЬНЫЕ ВОПРОСЫ К ПРАКТИЧЕСКИМ ЗАНЯТИЯМ ПО
ПРОПЕДЕВТИКЕ ВНУТРЕННИХ БОЛЕЗНЕЙ ДЛЯ СТУДЕНТОВ 3 КУРСА
ЛЕЧЕБНОГО И МЕДИКО-ПСИХОЛОГИЧЕСКОГО ФАКУЛЬТЕТОВ И
ФАКУЛЬТЕТА ИНОСТРАННЫХ УЧАЩИХСЯ
(Методические рекомендации)
2
Методические рекомендации составлены сотрудниками кафедры пропе-
девтики внутренних болезней Гродненского государственного медицинского
университета: заведующим кафедрой, профессором Лис М.А., доцентами Доб-
родей М.А., Соколовым К.Н., Пронько Т.П. и ассистентом, к.м.н. Пырочкиным
А.В. в соответствии с типовой программой по пропедевтике внутренних болез-
ней для студентов лечебных факультетов медицинских ВУЗов, утвержденной
Министерством Здравоохранения республики Беларусь от 13 июля 2010 года
(регистрационный номер ТД-L164/тип.).
Методические рекомендации утверждены на заседании Центрально-методического
совета УО «Гродненский государственный медицинский университет», протокол №
Рецензент: доцент кафедры факультетской терапии Дедуль В.И.
Ответственный за выпуск председатель ЦНМС, первый проректор, доцент В. В. Воробьев
3
ЗАНЯТИЕ №1
Тема:
Введение в дисциплину. Общий план обследования больного. Анамнез.
Цель:
ознакомиться с клиникой пропедевтики внутренних болезней, планом
практических занятий; с вопросами медицинской деонтологии и врачебной
этики, сущностью ятрогенных заболеваний; ознакомиться с общим планом об-
следования больного, схемой истории болезни; научиться проводить расспрос
больного: паспортные данные, методика собирания жалоб, анамнеза заболева-
ния и анамнеза жизни.
План занятия:
1.
Знакомство студентов с клиникой пропедевтики внутренних болезней, с ос-
новными задачами дисциплины пропедевтики внутренних болезней, планом
практических занятий, с вопросами медицинской деонтологии и врачебной эти-
ки, сущностью ятрогенных заболеваний.
2.
Изучение общего плана обследования больного и схемы истории болезни.
Значение истории болезни как научно-медицинского и юридического докумен-
та.
3.
Разбор методики субъективного исследования больного с учетом особенно-
сти индивидуального подхода к больному: расспрос паспортных данных, жалоб
(основные и дополнительные), анамнеза заболевания и анамнеза жизни.
4.
Демонстрация преподавателем методики субъективного исследования
больного.
5.
Самостоятельный расспрос отдельными студентами разделов субъективно-
го исследования больного (под контролем преподавателя в присутствии всей
группы).
6.
Подведение итогов и задание на дом.
Контрольные вопросы
по усвоению темы для самостоятельной (внеаудиторной) подготовки:
1.
Что такое медицинская деонтология и врачебная этика?
2.
Что такое ятрогенные заболевания?
3.
Общий план обследования больного.
4.
Схема истории болезни.
Значение истории болезни как научно-
медицинского и юридического документа.
5.
Виды диагноза.
6.
Какие вопросы включает паспортная часть истории болезни и их значение?
7.
Методика собирания жалоб больного с учетом особенности индивидуально-
го подхода к больному. Основные и второстепенные жалобы. Детализация жа-
лоб.
8.
Методика собирания анамнеза заболевания.
9.
Методика собирания анамнеза жизни. Какие вопросы включаются в анамнез
жизни и их последовательность?
Практические навыки:
1.
Методика расспроса больного.
Основная литература:
1.
Гребенев, А.Л. Пропедевтика внутренних болезней / А.Л. Гребенев. — М.: Ме-
дицина, 2001. — 592с. — С.6-29.
4
2.
Лис, М.А. Пропедевтика внутренних болезней: учебник для студентов лечеб-
ного факультета / М.А. Лис, Ю.Т. Солоненко, К.Н. Соколов — Гродно: ГрГМУ,
2010 — 589с. — С.7-31.
3.
Мухин, Н.А. Пропедевтика внутренних болезней: учебник / Н.А. Мухин, В.С.
Моисеев. — М.: ГЭОТАР-Мед, 2004. — 768с. — С.7-9; 33-59.
4.
Лис, М.А. История болезни (клиническое обследование больного в терапии и
правила оформления учебной истории болезни): учебное пособие для студентов
лечебного, педиатрического, медико-психологического факультетов медицин-
ских ВУЗов / М.А. Лис, К.Н. Соколов, Ю.Т. Солоненко. — Гродно: ГрГМУ,
2008.-С.4-15.
Дополнительная литература:
1.
Рябов, С.И. Внутренние болезни: учеб. для студентов мед. вузов / С.И. Рябов,
В.А. Алмазов, Е.В. Шляхто. — СПб., 2000. — 861с.
2.
Милькаманович, В.К. Методическое обследование, симптомы и симптомо-
комплексы в клинике внутренних болезней: Руководство для студентов и вра-
чей / В.К. Милькаманович. — Мн.: ООО «Полифакт-Альфа», 1994. — 672 с. — С.6-
12.
3.
Мухин, Н.А. Основы клинической диагностики внутренних болезней / Н.А.
Мухин, В.С. Моисеев. — М.: Медицина, 1997. — 464с. — С.13-36.
4.
Ивашкин, В.Т. Пропедевтика внутренних болезней: учебник для студентов
мед. вузов / В.Т. Ивашкин, А.А. Шептулин. — М.: МЕДпресс-информ, 2005. —
229с.
5.
Шишкин, А.Н. Внутренние болезни: Распознавание, семиотика, диагностика:
учеб. для студ. вузов / А.Н. Шишкин. — СПБ.: Лань, 2000. — 384 с. — С.23-26.
ЗАНЯТИЕ №2
Тема:
Самостоятельная курация больного. Сбор анамнеза и написание фраг-
мента истории болезни.
Цель
: Закрепить усвоение методики субъективного исследования больных.
План занятия:
1.
Самостоятельный сбор анамнеза студентами у больных.
2.
Контроль преподавателем последовательности и полноты субъективного
исследования пациентов.
3.
Разбор в присутствии всей группы полученных данных субъективного ис-
следования студентами.
4.
Подведение итогов и задание на дом.
Контрольные вопросы
по усвоению темы для самостоятельной (внеаудиторной) подготовки:
1.
Значение и методика сбора паспортной части истории болезни.
2.
Основные и второстепенные жалобы. Детализация жалоб.
3.
Значение и методика собирания анамнеза заболевания.
4.
Последовательность собирания анамнеза жизни, его значение.
Практические навыки:
1.
Усвоение методики расспроса больного.
Основная литература:
5
1.
Гребенев, А.Л. Пропедевтика внутренних болезней / А.Л. Гребенев. — М.: Ме-
дицина, 2001. — 592с. — С.6-29.
2.
Лис, М.А. Пропедевтика внутренних болезней: учебник для студентов фа-
культета / М.А. Лис, Ю.Т. Солоненко, К.Н. Соколов — Гродно: ГрГМУ, 2010 —
589с. — С.7-31.
3.
Мухин, Н.А. Пропедевтика внутренних болезней: учебник / Н.А. Мухин, В.С.
Моисеев. — М.: ГЭОТАР-Мед, 2004. — 768с. — С.7-9; 33-59.
4.
Лис, М.А. История болезни (клиническое обследование больного в терапии и
правила оформления учебной истории болезни): учебное пособие для студентов
лечебного, педиатрического, медико-психологического факультетов медицин-
ских ВУЗов / М.А. Лис, К.Н. Соколов, Ю.Т. Солоненко. — Гродно: ГрГМУ,
2008.- С.4-15.
Дополнительная литература:
1.
Рябов, С.И. Внутренние болезни: учеб. для студентов мед. вузов / С.И. Рябов,
В.А. Алмазов, Е.В. Шляхто. — СПб., 2000. — 861с.
2.
Милькаманович, В.К. Методическое обследование, симптомы и симптомо-
комплексы в клинике внутренних болезней: Руководство для студентов и вра-
чей / В.К. Милькаманович. — Мн.: ООО «Полифакт-Альфа», 1994. — 672 с. — С.6-
12.
3.
Мухин, Н.А. Основы клинической диагностики внутренних болезней / Н.А.
Мухин, В.С. Моисеев. — М.: Медицина, 1997. — 464с. — С.13-36.
4.
Ивашкин, В.Т. Пропедевтика внутренних болезней: учебник для студентов
мед. вузов / В.Т. Ивашкин, А.А. Шептулин. — М.: МЕДпресс-информ, 2005. —
229с.
5.
Шишкин, А.Н. Внутренние болезни: Распознавание, семиотика, диагностика:
учеб. для студ. вузов / А.Н. Шишкин. — СПБ.: Лань, 2000. — 384 с. — С.23-26.
ЗАНЯТИЕ №3
Тема:
Общий осмотр больного. Пальпация. Антропометрические измерения.
Термометрия.
Цель
: Научиться методике и технике проведения общего осмотра больного, ан-
тропометрических измерений, технике поверхностной пальпации; закрепить
усвоение техники термометрии тела и регистрации полученных данных в тем-
пературном листе.
План занятия:
1.
Проверка преподавателем последовательности и полноты субъективного
исследования студентами каждой подгруппы в присутствии всей группы.
2.
Разбор текущей темы путем опроса отдельных студентов, с оценкой данных
общего осмотра у обследованных больных.
3.
Демонстрация преподавателем антропометрических измерений тела боль-
ного (рост, вес, окружность грудной клетки).
4.
Демонстрация преподавателем поверхностной пальпации кожи, подкожно-
жировой клетчатки, лимфатических узлов, мышц, костей, суставов.
5.
Демонстрация больных с выраженными патологическими изменениями
данных общего осмотра.
Тиреотоксикоз: план обследования | #02/98
На что надо обращать внимание при первичном осмотре?
Всегда ли имеются глазные симптомы?
Как врачу общей практики отличить узловой процесс от диффузного увеличения щитовидной железы?
Тиреотоксикоз — одно из самых распространенных эндокринных заболеваний, встречаемость которого составляет 19 на 1000 женщин и 1,6 на 1000 мужчин [1]. До сих пор ведение данных больных вызывает слишком много трудностей, так как гиперфункция щитовидной железы, проявляющаяся клинически, требует точной дифференциальной диагностики, поскольку различные причины тиреотоксикоза требуют различных терапевтических подходов.
- Анамнез — ключевые моменты
Потеря веса. При тиреотоксикозе отмечается потеря веса при хорошем или даже повышенном аппетите. Вес уменьшается из-за повышенного теплообмена, требующего большого количества энергии. Отдельные больные, наоборот, набирают вес благодаря аппетиту, не соответствующему скорости метаболизма.
Активность. Неверно думать, что больные тиреотоксикозом суперэнергичны — напротив, большинство жалуется на слабость и утомляемость.
Непереносимость тепла. Большинство пациентов жалуются на обильное потоотделение — им так жарко, что они вынуждены выключать отопление. Эти симптомы имеют некоторое диагностическое значение [2].
Сердцебиение. Тиреотоксикоз вначале часто проявляется в виде фибрилляции предсердий и других тахиаритмий. У пожилых пациентов возможна умеренная сердечная недостаточность.
Другие симптомы. Больные могут жаловаться на тремор, ускоренную моторику кишечника (чаще, чем на понос). Менструации у женщин обычно сохраняются, хотя бывают случаи аменореи, у мужчин снижаются потенция или либидо. Могут нарушаться внимание и память. Пациенты становятся раздражительными или угнетенными.
В связи с этим не стоит обсуждать с пациентом длительную программу терапии до достижения эутиреоидного состояния.
Тиреотоксикоз, проявляющийся, как правило, неукротимой рвотой, развивается у одной из 500 беременных, так как плацентарный хорионический гонадотропин (ХГ) похож на тиреотропный гормон (ТТГ) и стимулирует деятельность щитовидной железы.
Семейный анамнез. Сообщение о гипо- или гипертиреозе говорят в пользу базедовой болезни как причины тиреотоксикоза.
Зоб. Отсутствие зоба не опровергает диагноз тиреотоксикоза. Но если зоб выражен, его свойства могут помочь в установлении этиологии. При базедовой болезни щитовидная железа симметрично увеличена, часто определяется шум. Единичный пальпируемый узел, сопровождающийся девиацией трахеи, подозрителен на токсическую аденому, тогда как наличие нескольких узлов предполагает многоузловой зоб. Если болезненному зобу предшествовало вирусное заболевание, есть основание предполагать подострый тиреоидит. Рак щитовидной железы может проявляться узлами или зобом при отсутствии тиреотоксикоза.
Тахикардия. Скорость пульса достаточно точно коррелирует с тяжестью тиреотоксикоза. Руки такого пациента обычно горячие — в отличие от холодных влажных рук неврологически тревожных больных.
Тремор/гиперкинезы. Тиреотоксический тремор, как правило, очень мелкоразмашистый, в тяжелых случаях с «дергающим» компонентом. Выражена неспособность пациента спокойно усидеть на месте во время консультации.
| Рисунок 1. Отличительные признаки зоба помогут определить его возможную этиологию |
Глазные симптомы. Если попросить пациента следить за пальцем исследователя, движущимся перед его глазами сначала вверх, а затем медленно вниз, в норме верхнее веко должно опускаться с той же скоростью, что и глазное яблоко. Ретракция век и их отставание, при котором между верхним веком и радужной оболочкой остается полоска склеры, наблюдается во всех случаях тиреотоксикоза и может сопровождаться ощущением песка в глазах. Однако любой из остальных глазных симптомов (отек глазницы, экзофтальм или диплопия) предполагает базедову болезнь.
При тяжелой офтальмопатии отек ретробульбарной клетчатки и наружных глазодвигательных мышц ведет к прогрессирующему экзофтальму, диплопии (обычно с затруднением взгляда вверх) и слепоте. Для лечения используют стероиды или другие иммуносупрессоры, облучение орбиты или даже хирургическую декомпрессию. Этим занимаются в специализированных центрах.
Диагностически значимым является повышенный (или на верхней границе нормы) уровень тироксина (Т4) или трийодтиронина (Т3) в крови в сочетании с пониженным (чаще не определяемым) уровнем ТТГ. Если ТТГ не снижен, диагноз нельзя считать достоверным (гипофизарная причина тиреотоксикоза — чрезвычайная редкость). Понижение ТТГ на фоне нормального Т4 обычно указывает на то, что щитовидная железа продуцирует непропорционально высокие количества Т3. Увеличение Т4 при нормальном ТТГ может быть следствием влияния эстрогенов.
Для больных с узлом в щитовидной железе, но без тиреотоксикоза первым обязательным исследованием является ультразвуковое (УЗИ), дающее информацию о структуре, но не о функции железы. Например, рак щитовидной железы характеризуется отсутствием тиреотоксикоза, для него не характерны кисты.
Следует подчеркнуть важность серьезного отношения к единичным узлам при отсутствии тиреотоксикоза. Как правило, при изотопном сканировании узлы «холодные» и в большинстве случаев доброкачественные, но до получения четких доказательств их доброкачественности к ним стоит относиться как к раковым. Практически это означает УЗИ щитовидной железы и цитологическое исследование узла, то есть проведение тех мероприятий, которые обычно не требуются при тиреотоксикозе.
Тиреотоксикоз — это еще не диагноз, и методы воздействия на него определяются его причинами. Многие пациенты нуждаются в дальнейшем обследовании в стационарных условиях.
Существуют четыре основные причины тиреотоксикоза, определяющие различные терапевтические подходы. Если клинически диагноз не очевиден, проводят сканирование щитовидной железы с радиоактивным технецием. Как правило, этого исследования оказывается достаточно для установления диагноза.
- Базедова болезнь
В этом наиболее распространенном случае тиреотоксикоза щитовидная железа стимулируется антителами к рецепторам ТТГ, циркулирующими в крови. Эту проблему можно считать скорее иммунологической, чем эндокринологической; чаще всего она встречается у женщин. При указании в семейном анамнезе на заболевание щитовидной железы, другое аутоиммунное состояние или наличие глазных симптомов диагноз очевиден и не требует дополнительного обследования. В типичных случаях щитовидная железа не пальпируется или симметрично увеличена, гладкая, при значительной гиперфункции может выслушиваться шум.
| Рисунок 2. Тремор обычно незначителен, при тяжелом тиреотоксикозе на него накладывается «дергающий» компонент |
При сканировании на первый взгляд железа может выглядеть нормальной, с симметричным и однородным захватом лиганда обеими долями. Однако чаще увеличен следовой захват, но даже если этого нет, то нормальный вид железы при сканировании на фоне сниженного уровня ТТГ свидетельствует о том, что происходит иная стимуляция железы — а именно антителами к рецепторам ТТГ.
Внешний вид железы при сканировании значительно отличается от такового при подостром тиреоидите (см. ниже), что служит главным дифференциально-диагностическим признаком при отсутствии пальпируемого узла или зоба. Иногда, например, у больных с экзофтальмом при нормальной тиреоидной функции может понадобиться непосредственное определение антител к ТТГ-рецепторам, однако это исследование не получило широкого распространения, и применение «тиреоидных антител» при тиреотоксикозе ограничено.
В лечении базедовой болезни используются три основных метода: медикаментозная терапия, хирургическое лечение и применение радиоактивного йода.
Антитиреоидные препараты. В Великобритании используются карбимазол и пропилтиоурацил (ПТУ). Обычно предпочитают карбимазол благодаря его пролонгированному действию. ПТУ приходится принимать трижды в день, но его преимущества очевидны в случаях тяжелого тиреотоксикоза, так как он ингибирует превращение Т4 в более активный Т3; при беременности и лактации, поскольку, благодаря выраженному связыванию с белками, он остается в крови; при аллергических реакциях на карбимазол.
Все больные с тиреотоксикозом нуждаются в назначении антитиреоидных средств по крайней мере в начале лечения. Прием 20 мг карбимазола ежедневно позволяет стабилизировать и контролировать состояние почти всех пациентов после 4 — 6 недель приема. При этой дозе риск агранулоцитоза минимален. У 5 — 10% больных все же развивается аллергическая уртикарная сыпь и возникает необходимость перейти на ПТУ. Бета-блокаторы назначают симптоматически до проявления устойчивого действия карбимазола.
У больных базедовой болезнью, но не при тиреотоксикозе другого происхождения, лечение продолжают 18 — 24 месяца, в течение которых болезнь в 50% случаев «сама себя сжигает», и риск ее возобновления меньше, чем у пациентов без зоба.
После достижения эутиреоидного состояния можно снизить дозу до поддерживающей — 5-10 мг/день, хотя, конечно, проще продолжать терапию в режиме «блокирование — замещение», то есть оставить пациенту 20 мг карбимазола в день, чтобы быть уверенным в блокировании функции щитовидной железы и добавить 100 мкг тироксина в день, как при струмэктомии.
Хирургическое лечение. Субтотальная струмэктомия — эффективный, проверенный временем метод лечения базедовой болезни. Однако остается риск, связанный с анестезией (нельзя оперировать до достижения клинического и биохимического эутиреоидного состояния) и собственно с хирургическим вмешательством.
Основная опасность заключается в развитии паралича голосовых связок или гипопаратиреоидизма. Существует довольно высокая вероятность образования келоидного рубца, кроме того, после операции пациент, скорее всего, останется на всю жизнь с гипотиреозом, поскольку большинство хирургов предпочитают удалить как можно больше ткани щитовидной железы, чтобы уменьшить риск продолжения тиреотоксикоза.
Несмотря на все это, некоторые пациенты предпочитают хирургическое лечение, остающееся методом выбора при наличии противопоказаний для назначения радиоактивного йода (см. ниже). Особенно его преимущества очевидны в случае, если пациентка хочет как можно скорее забеременеть.
Радиоактивный йод. Терапевтическая доза радиоактивного йода разрушает щитовидную железу так же эффективно, как и хирургическое удаление. Щитовидная железа очень активно захватывает циркулирующий в крови йод, практически не накапливающийся в других органах, и за десятки лет применения не получено свидетельств повышения риска развития рака или лимфомы.
Как и при хирургическом вмешательстве, перед началом лечения необходимо достижение лекарственного эутиреоидного состояния, во-первых, потому, что радиоактивный йод вызывает высвобождение из щитовидной железы запасов тиреоидных гормонов (на первых порах ухудшая ситуацию), а во-вторых, при тиреотоксическом состоянии радиоактивный йод не удерживается в железе достаточно долгое время.
Доза препарата не столь высока, чтобы возникла необходимость госпитализации (в отличие от гораздо более высоких доз, вызывающих полное разрушение щитовидной железы при раке), и содержится в одной капсуле. На несколько дней шея становится источником радиоактивности, поэтому контакты с людьми должны быть ограничены. В это время моча также радиоактивна, так как организм выделяет йод (но не настолько, чтобы повредить почкам или мочевому пузырю), поэтому необходимо соблюдать осторожность при личной гигиене и стирке. У женщин детородного возраста перед началом лечения необходимо убедиться в отсутствии беременности, которую надо избегать по крайней мере в течение трех месяцев после окончания лечения (мы обычно советуем подождать месяцев шесть).
Достижение полного эффекта от применения радиоактивного йода обычно происходит после шести-восьми недель; необходимо постоянно проводить анализы крови для того, чтобы избежать гипотиреоза. В действительности большинство эндокринологов предпочитают достичь гипотиреоза, а затем назначить тироксин и не беспокоиться о проведении регулярных анализов.
Недавно проведенные исследования показали, что тиреотоксическая офтальмопатия прогрессирует при назначении радиоактивного йода (возможно, в результате высвобождения антигенов, стимулирующих образование антител). Поэтому пациентам с выраженными глазными симптомами назначают в качестве прикрытия стероидные препараты на один-два месяца или рекомендуют хирургическое лечение в качестве альтернативного.
- Токсическая аденома
В этом случае единичный автономный узел выделяет тиреоидные гормоны, блокирующие секрецию ТТГ и функцию оставшейся ткани щитовидной железы, которая становится «холодной» при сканировании. Узел, как правило, доступен пальпации; клинически или при рентгенологическом исследовании грудной клетки обнаруживается девиация трахеи.
Лекарственная терапия не должна быть длительной, поскольку при отмене препаратов процесс возобновляется. Хирургическому лечению предпочитают радиоактивный йод, так как в этом случае только аденома захватывает препарат и разрушается, тогда как при гемиструмэктомии кроме операционного риска существует значительная вероятность развития послеоперационного гипотиреоза.
- Многоузловой зоб
Это неиммунное заболевание неизвестной этиологии, при котором вся щитовидная железа диффузно изменена. Тяжесть тиреотоксикоза и размеры зоба чрезвычайно разнообразны. При маленьком зобе только самый большой узел может быть доступен пальпации и его легко принять за токсическую аденому. Однако при сканировании выявляется «изъеденная молью» железа с «холодными» и «горячими» очагами (что подтверждается и при ультразвуковом исследовании).
Пациенты могут находиться в эутиреоидном или слегка гипертиреоидном состоянии (во всех случаях обнаруживается пониженный уровень ТТГ). Из-за уменьшения содержания ТТГ лечение необязательно. Как и при токсической аденоме, если и назначают антитиреоидные препараты, то на короткое время. Если основной жалобой являются симптомы гипертиреоза, методом выбора служит терапия радиоактивным йодом. При сканировании по окончании лечения вновь выявляются горячие и холодные очаги, но ранее горячие очаги становятся холодными и в целом снижается захват радиоактивного йода.
Как и при базедовой болезни, в этом случае существует риск длительного гипотиреоза. Пациентам, у которых также наблюдается значительное увеличение железы, рекомендуют хирургическое лечение с удалением более 20-30% ткани органа.
- Подострый тиреоидит (тиреоидит де Кервена)
Это недостаточно изученное патологическое состояние щитовидной железы, вероятнее всего, вирусной этиологии. В развитии заболевания отмечается два этапа: тиреотоксическая фаза, длящаяся два-три месяца, и гипотиреоидная фаза, после которой щитовидная железа, как правило, но не всегда возвращается к нормальному состоянию. Обычно в анамнезе прослеживается связь начала тиреоидита с вирусным заболеванием. Достоверным клиническим критерием считается болезненность щитовидной железы, обычно умеренно увеличенной как в начале, так и в конце процесса.
Это состояние не требует лечения, кроме симптоматического: пропранолол для устранения симптомов тиреотоксикоза и нестероидные противовоспалительные препараты при болях. Последующая гипотиреоидная фаза обычно преходяща, и тироксин, как правило, не назначается.
Литература
1. Tunbridge W.M.G., Evered D.C., Hall R., et al. The spectrum of thyroid disease in a community; the Whickham survey. Clin Endocrinol 1977; 7.481.
2. Crooks J., Murray I.P.C., et al. Statistical methods applied to the clinical diagnosis of thyrotosicosis. Quart. J. Med. 1959; 28:211.
Обратите внимание!
- Об этиологии зоба можно судить по его характерным особенностям.
- Частота пульса точно соответствует тяжести тиреотоксикоза.
- Тремор при тиреотоксикозе обычно незначителен; часто пациент просто не может спокойно сидеть на месте.
- Во всех случаях тиреотоксикоза наблюдается западение и отставание век.
- Тиреотоксикоз — это не диагноз. Пациенты нуждаются в дополнительном обследовании.
- Базедова болезнь — самая распространенная причина тиреотоксикоза. Ее проявления значительно отличаются от таковых при подостром тиреоидите.
Предоперационное обследование в клинике №30
План предоперационного обследования
Что такое и зачем проводится предоперационное обследование? Как проводится и что включает в себя предоперационное обследование?
Хирургическое вмешательство, является серьезной нагрузкой для организма. В связи с этим перед операцией необходимо оценивать общее состояние организма пациента, работу всех его основных органов и систем. При выявлении каких-либо серьезных отклонений (повышенное артериальное давление, нарушение сердечного ритма, сахарный диабет, почечная недостаточность, инфекции и др.), лечащий врач, в ходе предоперационной подготовки, совместно с другими специалистами нашей больницы (анестезиолог, кардиолог, эндокринолог, и др.) корректирует эти отклонения. Анестезиолог подбирает оптимальную схему обезболивания и последующее интенсивное лечение. Таким образом, предоперационное обследование чрезвычайно важно для обеспечения наилучшего результата операции, а также для того, чтобы выздоровление прошло максимально быстро и необременительно.
При проведении плановых хирургических вмешательств предоперационное обследование проводится амбулаторно в поликлинике. Его объем определяется характером предстоящей операции, возрастом и другими индивидуальными особенностями пациента. Анализы и исследования, выполняемые в рамках стандартного предоперационного обследования, приведены ниже.
Перечень обязательных исследований при подготовке больных к
малым по объему плановым операциям:
- Группа крови, резус-фактор, антитела к ВИЧ-инфекции, маркеры гепатитов, микропреципитация на сифилис.
- Общий анализ крови и мочи.
- Биохимическое исследование крови.
- Коагулограмма (показатели свертываемости крови).
- Рентгенография органов грудной клетки (флюорография).
- Электрокардиограмма.
Перечень обязательных исследований при подготовке больных к
большим по объему плановым операциям:
- Группа крови, резус-фактор, антитела к ВИЧ-инфекции, маркеры гепатитов, микропреципитация на сифилис.
- Общеклинические развернутые анализы крови и мочи.
- Биохимическое исследование крови по профилю патологии.
- Развернутая коагулограмма (показатели свертываемости крови). При выявленной гиперкоагуляции — ультразвуковое сканирование сосудов системы нижней полой вены.
- Рентгенография органов грудной клетки (флюорография).
- Электрокардиограмма.
- Функция внешнего дыхания при патологии дыхательной системы и в возрасте более 60-ти лет.
- При наличии у больного сопутствующей сердечно-сосудистой патологии (ишемическая болезнь сердца, поражение клапанного аппарата сердца, миокардиопатия, миокардиодистрофия) – ЭХО-кардиография.
- При наличии у больного недостаточности мозгового кровообращения — дуплексное (триплексное) магистральных артерий шеи и головы.
- При отягощенном аллергическом анамнезе — консультация аллерголога с выполнением проб на препараты для анестезии.
- При наличии язвенного анамнеза выполняется эндоскопическое исследование желудка и 12-перстной кишки.
При необходимости наши специалисты помогут Вам составить индивидуальный план и в ускоренные сроки пройти предоперационное обследование.
Общий подход к физическому экзамену
Физикальное обследование на протяжении веков было основополагающим в медицинской практике. Несмотря на значительный прогресс в области медицинских инструментов, физикальное обследование остается ценным диагностическим инструментом, и его важность нельзя переоценить. По мере того как врачи изучают анамнез и проводят медосмотр, они собирают информацию, ведущую к твердой гипотезе, которая способствует более разумному подходу к назначению тестов и их анализу.Это, в свою очередь, может снизить риск для пациентов и расходы на здравоохранение.
Это видео проиллюстрирует некоторые важные шаги, которые должен предпринять каждый врач, чтобы медицинский осмотр проводился безопасным и чувствительным образом.
Медицинский осмотр может быть комплексным или конкретным, но общие этапы до и во время каждого обследования остаются одинаковыми. Давайте подробно рассмотрим эти шаги.
Во-первых, комнату для осмотра следует подготовить для пациента путем дезинфекции поверхностей, которые будут использоваться во время обследования.Кроме того, врач должен продезинфицировать такое оборудование, как стетоскоп или рефлекторный молоток, которые можно использовать во время обследования. Перед каждым обследованием мойте руки водой с мылом или наносите дезинфицирующий раствор местного действия. Если пациент страдает известной конкретной инфекцией, следует принять меры предосторожности, получив необходимые средства защиты. Убедитесь, что манжеты перчаток закрывают халат и не обнажает кожу.
После того, как пациент сядет в комнату, постучите в дверь и попросите разрешения пациента войти в комнату.Представьте себя и свою роль. Попросите членов семьи или друзей, сопровождавших пациента, выйти из комнаты. Это дает важную возможность поговорить с пациентом наедине. Убедитесь, что шторы в комнате для осмотра задернуты, а двери закрыты. Во время разговора с пациентом следует делать общие наблюдения относительно его здоровья. К ним относятся соответствие внешнего вида заявленному возрасту, общее состояние здоровья, бдительность, аффект, содержание мыслей и организованность, а также восприятие.
После этого первоначального разговора определите, какие аспекты экзамена необходимы. Убедитесь, что пациент одет соответствующим образом для запланированного обследования. При необходимости предоставьте пациенту халат и драпировку и дайте им время переодеться. Через некоторое время постучите в дверь и спросите разрешения пациента войти в комнату. Попросите пациента занять стол для осмотра. При необходимости отрегулируйте заднюю часть стола для осмотра, чтобы оптимизировать вашу способность выполнять маневры. Физическое обследование можно разделить на следующие компоненты: общий осмотр, измерение показателей жизнедеятельности, обследование неврологического функционирования и психического статуса, обследование головы, глаз, ушей, носа, горла, груди, легких, лимфатических узлов, сердечно-сосудистой системы, брюшной полости. , костно-мышечной, кожной, мочеполовой и ректальной.Сопровождающий может потребоваться, если необходимо провести чувствительное обследование, такое как обследование мочеполовой системы, ректального обследования или обследования груди.
Объясните пациенту, какой медицинский осмотр будет проводиться, и попросите его разрешения продолжить обследование. «Теперь, когда я объяснил, что собираюсь делать, могу я продолжить обследование?» Каждый экзамен состоит из маневров с использованием методов осмотра, перкуссии, пальпации и аускультации, каждый из которых подробно рассматривается в отдельных видеороликах этой коллекции.Вы должны стремиться минимизировать изменение положения пациента, группируя вместе маневры, которые необходимо выполнить в определенном положении. После завершения обследования попросите пациента вернуться к обычной одежде. Лучше подождать, пока пациент снова оденется, прежде чем давать совет и мнение. Впоследствии, взвесив, как наличие или отсутствие конкретных результатов влияет на вероятность заболевания, и обобщив информацию, полученную из истории болезни пациента и физического обследования, можно принять решение о начале терапии или назначении дополнительного тестирования осознанным и разумным образом.
Вы только что посмотрели видео JoVE об общем подходе к медицинскому обследованию.
В этом видео рассказывается о важности физического обследования при обращении с современным пациентом и демонстрируются некоторые важные шаги, позволяющие обеспечить безопасное и деликатное проведение обследования. Важные подготовительные шаги перед обследованием помогают снизить риск инфицирования, а организованный подход к выполняемым маневрам сводит к минимуму необходимость ненужного изменения положения пациента.
Учитывая недавний упор на сдерживание медицинских расходов, безопасность пациентов и доступ к услугам, физикальное обследование остается недорогим, широко доступным и сопряжено с небольшим риском побочных эффектов. Как всегда, спасибо за просмотр!
Медицинский осмотр и оценка состояния здоровья — до и после химиотерапии
Chemocare.com
Уход во время химиотерапии и после нее
Об оценке состояния здоровья
Многие люди, посещающие врача или работника здравоохранения, задаются вопросом: «Что такое
они делают?
Что они ищут? »Во время медосмотра есть много вещей
что ваш лечащий врач может искать, поскольку он собирает сигналы и
подсказки, в течение короткого времени вы находитесь в офисе.Некоторые подсказки основаны на
на устной информации, которую вы предоставляете, или они могут быть основаны на физическом осмотре
результаты.
Во время оценки состояния здоровья диагностика болезни, расстройства или состояния подобна
загадка. Диагностика часто включает лабораторные исследования, радиологические исследования.
на определенные органы и сам физический осмотр. Этот процесс называется данными
коллекция. До появления современных технологий для медицинских работников было важно
совершенствовать методы физического обследования, потому что рентгеновские аппараты, сканеры,
и эхокардиограммы отсутствовали.
Во время медицинского осмотра ваш лечащий врач может многое сделать.
узнайте, используя свои руки, чтобы чувствовать (пальпировать), стетоскоп и уши, чтобы слушать,
и глаза видеть. Результаты физического осмотра могут сами по себе
диагностировать или помогать диагностировать многие заболевания. Компоненты физического
экзамен включает:
Инспекция
Экзаменатор будет смотреть или «проверять» определенные области вашего тела на предмет нормальных
цвет, форма и консистенция.Некоторые результаты «осмотра» могут насторожить ваше здоровье.
Поставщик, чтобы сосредоточить другие части физического осмотра на определенных областях вашего тела.
Например, у вас могут опухнуть ноги. Ваш лечащий врач будет платить специальную
внимание к обычным вещам, вызывающим отек ног, например, к лишней жидкости, вызванной
сердцем, и используйте эту информацию, чтобы помочь им поставить диагноз. Общий
проверяемые участки могут включать:
- Ваша кожа — искать синяки, порезы, родинки или шишки
- Ваше лицо и глаза
— чтобы убедиться, что они ровные и «нормальные». - Вены на шее — проверить, правильны ли они.
выпячивание, вздутие (опухание) - Грудь и живот (область живота) — проверить, не
опухоли или выпуклости - Ваши ноги — проверить, нет ли опухолей
- Ваши мышцы — для проверки хорошего мышечного тонуса
- Локти и суставы — проверьте
припухлость и воспаление, при наличии деформации
Пальпация
Это когда экзаменатор использует свои руки, чтобы нащупать отклонения во время обследования состояния здоровья.
оценка.То, что обычно пальпируется во время обследования, включает лимфу.
узлы, грудная клетка (чтобы увидеть, бьется ли ваше сердце сильнее, чем обычно) и ваш
брюшная полость. Он или она будет пальпировать, чтобы увидеть, есть ли какие-либо образования или шишки,
в любом месте вашего тела.
Ударные
Это когда экзаменатор использует свои руки, чтобы «постучать» по области вашего тела. В
«постукивание» производит разные звуки. В зависимости от типа производимых звуков
на животе, на спине или грудной клетке врач может определить
что-нибудь от жидкости в легких или образования в желудке.Это обеспечит
дополнительные ключи к возможному диагнозу.
Аускультация
Это важный метод физического обследования, используемый вашим лечащим врачом.
где он или она будет слушать ваше сердце, легкие, шею или живот, чтобы определить,
никаких проблем нет. Аускультация часто выполняется с помощью стетоскопа.
Стетоскоп усиливает звуки, слышимые в зоне прослушивания.Если при осмотре обнаружены отклонения от нормы, может быть предложено дальнейшее обследование.
- Шея: когда ваш врач или поставщик медицинских услуг слушает вашу шею, они
часто прислушиваются к «свистящему» звуку в артериях. Это может означать, что
происходит сужение артерий, что усиливает звук кровотока. - Сердце: Обычно ваше сердце издает звук «лаб-даб», когда клапаны сердца
открываются и закрываются при токе крови.Ваш лечащий врач будет
прислушайтесь, чтобы увидеть, регулярно ли бьется ваше сердце, или есть ли шумы (дополнительные
звучит с каждым ударом сердца). Шумы в сердце могут быть «невиновными», то есть
нормальные и не опасные для жизни, или они могут указывать на наличие проблемы.
Чтобы диагностировать это, ваш лечащий врач может прослушать стетоскопом
много областей вокруг сердца, а не только одна область, и предложить дальнейшее тестирование,
если необходимо. - Легкие: ваш врач или поставщик медицинских услуг может прослушать ваши легкие своим
стетоскоп в любом месте на спине (сзади) или на передней стенке грудной клетки
(передний). Он или она может определить, движется ли воздух ко дну вашего
легкие, прислушиваясь к потоку воздуха, входящему и выходящему из легких при каждом вдохе. Эти
называются нормальными легочными звуками. Если есть закупорка, сужение или сужение
трубок легких или жидкости в легких, это может услышать экзаменатор. - Брюшная полость: Брюшная полость будет исследована с помощью стетоскопа, чтобы выслушать любые
«свистящие» звуки крови в артериях возле желудка (например, в аорте),
или ненормальные звуки кишечника. - Другие местоположения: Аускультация может использоваться везде, где пожелает ваш лечащий врач.
слушать
Неврологическое обследование:
- Во время медицинского осмотра специалистом в области здравоохранения неврологический осмотр
может быть выполнено.Это может быть очень кратко или более подробно в зависимости от проблем.
и выводы. В целом физикальное обследование делится на 4
части; оценка черепных нервов, оценка двигательной функции, оценка сенсорной функции,
и оценка рефлексов. - Оценка черепных нервов: имеется 12 черепных нервов.
и они возникают из мозга. Каждый нерв имеет свою функцию и оценку
нервов осуществляется путем оценки каждой функции.Например, тестирование
рвотный рефлекс с депрессором языка — это проверка 9-го и 10-го черепных нервов. - Оценка двигательной функции — это проверка походки, силы мышц и координации.
Тест, в котором человека просят коснуться носа, затем пальца экзаменатора,
с открытыми глазами, затем с закрытыми — вот пример того, как можно оценить координацию. - Оценка сенсорной функции — это проверка таких ощущений, как боль, температура, положение
чувство, грубое и тонкое прикосновение на определенных путях.Тест, который может использоваться для
оценить это, попросив человека закрыть глаза, а затем использовать
хлопок, спросите человека, чувствует ли он, как ватная кисть касается кожи. - Во время
физикальное обследование, проверка рефлексов помогает оценить состояние центральной
нервной системы, это указывает на то, идет ли путь от спинного мозга к области
стимулирована и спина цела.Оценивается живость ответа.
Примечание: мы настоятельно рекомендуем вам поговорить со своим врачом.
о вашем конкретном заболевании и лечении. Информация, содержащаяся
на этом веб-сайте предназначено быть полезным и образовательным, но не заменять
для медицинской консультации.
Chemocare.com предназначен для предоставления самой последней информации о химиотерапии пациентам и их семьям, лицам, осуществляющим уход, и друзьям.Для получения информации о программе наставничества «Четвертый ангел» посетите сайт www.4thangel.org
.
Контрольный список 17: Полная оценкаЗаявление об ограничении ответственности: Всегда просматривайте и соблюдайте правила вашей больницы в отношении этого конкретного навыка. | |||
Соображения по безопасности:
| |||
Ступеньки | Дополнительная информация | ||
1. Общий вид:
| Изменения могут отражать неврологические нарушения, травмы или нарушения полости рта, неправильно подобранные зубные протезы, различия в диалекте или языке или потенциальное психическое заболевание.За необычными находками следует проводить целенаправленную оценку неврологической системы. Оценить внешний вид | ||
| Это не конкретный шаг. Оценка кожи, волос и ногтей — это постоянный элемент оценки всего тела, когда вы выполняете шаги 3–9. 2. Кожа, волосы и ногти:
| Проверяйте наличие повреждений, синяков и сыпи и принимайте соответствующие меры. Изменения температуры, текстуры кожи, а также потоотделение или обезвоживание могут указывать на основные заболевания. Покраснение кожи в местах давления, таких как пятки, локти, ягодицы и бедра, указывает на необходимость переоценки потребности пациента в изменении положения тела. Односторонний отек может указывать на местную или периферическую причину, тогда как двусторонний отек с ямками обычно указывает на сердечную или почечную недостаточность. Проверьте волосы на наличие вшей и / или гнид (яиц), которые имеют овальную форму и прилипают к стержню волоса. | ||
3. Голова и шея:
| Проверьте глаза на наличие дренажа, размер зрачка и реакцию на свет. Дренаж может указывать на инфекцию, аллергию или травму. Медленная реакция зрачков на свет или неодинаковые реакции с обеих сторон могут указывать на неврологические нарушения. Проверить реакцию зрачков на свет. Сухие слизистые оболочки указывают на снижение гидратации. Асимметрия лица может указывать на неврологические нарушения или травмы. За необычными находками следует проводить целенаправленную оценку неврологической системы. | ||
4. Сундук:
| Расширение грудной клетки может быть асимметричным при таких состояниях, как ателектаз, пневмония, переломы ребер или пневмоторакс. Использование дополнительных мышц может указывать на острую обструкцию дыхательных путей или массивный ателектаз. Расширение яремной впадины более чем на 3 см выше угла грудины, когда пациент находится под углом 45º, может указывать на сердечную недостаточность. Присутствие хрипов или хрипов необходимо дополнительно оценить, задокументировать и сообщить. За необычными результатами следует проводить целенаправленную респираторную оценку. Выслушайте переднюю часть грудной клетки; синие точки указывают на установку стетоскопа для аускультации аускультации задней части грудной клетки; синие точки указывают на установку стетоскопа для аускультации. Аускультация апикального пульса в пятом межреберье и среднеключичной линии . Обратите внимание на частоту сердечных сокращений и ритм, определите S1 и S2, а затем при любых необычных результатах внимательно изучите сердечно-сосудистую систему. | ||
5. Живот:
| Вздутие живота может указывать на асцит, связанный с такими состояниями, как сердечная недостаточность, цирроз печени и панкреатит.Заметно видимая перистальтика при вздутии живота может указывать на кишечную непроходимость. Гиперактивные звуки кишечника могут указывать на непроходимость кишечника, гастроэнтерит или ослабление паралитической подвздошной кишки. Гипоактивный кишечник или его отсутствие могут присутствовать после абдоминальной хирургии, перитонита или паралитической непроходимости кишечника. Боль и болезненность могут указывать на основные воспалительные состояния, такие как перитонит. Необычные результаты диуреза могут указывать на нарушение функции мочеиспускания.Проведите целенаправленную оценку состояния желудочно-кишечного тракта и мочеполовой системы. Необычные находки при дефекации требуют тщательной оценки состояния желудочно-кишечного тракта и мочеполовой системы. Аускультация живота Пальпатная брюшная полость | ||
6. Конечности:
| Ограничение диапазона движений может указывать на заболевание сустава или травму. Пальпируйте пульс для симметрии частоты и ритма. Асимметрия может указывать на сердечно-сосудистые заболевания или послеоперационные осложнения. Неравная сила захвата кисти и / или стопы может указывать на основные заболевания, травму или послеоперационные осложнения. CWMS : необходимо проверить цвет, тепло, движение и ощущение рук и ног, а также сравнить их, чтобы определить адекватность перфузии. Проверить целостность кожи и участки давления, а также обеспечить последующее наблюдение и всестороннюю оценку мобильности пациента и необходимости регулярной смены положения. Оценить подошвенное сгибание Оценить тыльное сгибание Оценить CWMS — цвет, тепло, движение и ощущения Оценить двустороннюю силу кисти Пальпировать и осмотреть наполнение капилляров и сообщить, если это более 3 секунд. Оценка пульсаций педали Проверка наполнения капилляров Чтобы проверить наполнение капилляров, нажмите на край ногтя, чтобы вызвать побледнение, а затем отпустите. Цвет должен вернуться на ноготь мгновенно или менее чем за 3 секунды. Если это занимает больше времени, это говорит о снижении периферической перфузии и может указывать на сердечнососудистую или респираторную дисфункцию. За необычными результатами следует проводить целенаправленную оценку сердечно-сосудистой системы. Клыкование ногтей, при котором ногти выглядят выпрямленными на 180 градусов, с ощущением губчатого основания ногтя, возникает при сердечных заболеваниях, эмфиземе легких и хроническом бронхите. | ||
7. Область спины (поверните пациента в сторону, попросите сесть или наклониться вперед):
| Проверьте искривление или аномалии позвоночника. Проверить целостность кожи и участки давления, а также обеспечить последующее наблюдение и всестороннюю оценку мобильности пациента и необходимости регулярной смены положения. | ||
8. Трубки, дренажи, перевязочные материалы и капельницы:
| Отметьте количество, цвет и консистенцию дренажа (например, катетер Фолея) или при введении в соответствии с предписаниями (например, внутривенное). Сумка для мочевого катетера Осмотрите раны на предмет наличия большого количества дренажа или гнойного дренажа и обеспечьте уход за раной, как показано. | ||
9. Мобильность:
| Оценить риск падений пациента. Документируйте и отслеживайте любые признаки риска падений. Обратите внимание на использование вспомогательных средств передвижения и убедитесь, что они доступны пациенту во время ходьбы. Положение пациента перед вставанием | ||
| 10. Сообщайте и документируйте результаты оценки и соответствующие проблемы со здоровьем в соответствии с политикой агентства. | Точная и своевременная документация и отчетность способствуют безопасности пациентов. | ||
| Источник данных: Контрольные списки навыков оценки, 2014 г .; Джарвис и др., 2014; Стивен и др., 2012 | |||
Что такое комплексная оценка состояния здоровья?
Комплексная оценка состояния здоровья дает медсестрам представление о физическом состоянии пациента посредством наблюдения, измерения показателей жизнедеятельности и симптомов, о которых сообщают пациенты. Он включает в себя сбор анамнеза, общий осмотр и полное медицинское обследование.
Общее обследование состоит из возраста, веса, роста, телосложения, осанки, походки и гигиены пациента. Медсестры используют оценку состояния здоровья, чтобы получить исходные данные о пациентах и установить с ними отношения, которые могут уменьшить беспокойство и привести к доверительным отношениям.
Комплексная оценка состояния здоровья обычно проводится при поступлении в отделение неотложной помощи или во время первого посещения амбулаторной клиники. Когда медсестры проводят оценку, они могут использовать такие методы, как:
Инспекция
Это наиболее часто используемый метод оценки. Медсестры ищут признаки проблемы со здоровьем по глазам, ушам и носу. Они могут исследовать цвет кожи, повреждения, синяки или сыпь, а также обращать внимание на необычные звуки и запахи.
Аускультация
Медсестры слушают звуки живота, прикладывая диафрагму или раструб стетоскопа к голой коже пациента.
Пальпация
Медсестры оказывают разную степень давления на пациента разными частями рук. Пальпация позволяет медсестрам оценить текстуру, нежность, температуру, влажность, пульсацию и наличие образований.
Ударные
Медсестры сильно нажимают на участки тела пациента дистальной частью среднего пальца его недоминантной руки.Этот метод используется непосредственно над предполагаемыми участками болезненности, чтобы проверить уровень дискомфорта пациента.
Какие этапы включают комплексную оценку здоровья?
Как правило, комплексная оценка начинается с документирования истории болезни пациента перед началом медицинского осмотра. Согласно AMN Healthcare Education Services, история здоровья включает в себя: жалобу пациента, текущее состояние здоровья, прошлую историю болезни, текущий образ жизни, психосоциальный статус и семейный анамнез.
История здоровья предоставляет медсестрам исчерпывающую информацию о симптомах, детских заболеваниях, сопутствующем медицинском опыте и рисках развития определенных заболеваний.
После того, как данные истории болезни записаны, проводится медицинский осмотр, который включает в себя обзор систем организма пациента. Обследование с головы до ног включает следующие оценки:
- Кожа
- Неврологическая функция
- Уши, глаза, нос и горло
- Дыхательная функция
- Сердечно-легочная система
- Живот
- Мышцы и суставы
- Конечности, плечи, бедра, лодыжки и стопы
- Репродуктивная система
- Питание
Тщательная и точная оценка важна, потому что она помогает отличить нормальное состояние пациента от ненормального.Кроме того, комплексная оценка состояния здоровья устанавливает, нуждается ли пациент в диагностическом обследовании или дополнительной медицинской помощи.
Как получение BSN может улучшить навыки медсестры по оценке?
Медсестры изучают навыки оценки в школе медсестер. Онлайн-программа RN to BSN, подобная той, что предлагается Университетом Восточного Иллинойса (EIU), включает курс Advanced Nursing Health Assessment, который готовит студентов к точному экзамену. Учебная программа основана на базовых знаниях медсестры по оценке сестринского дела.Получив BSN, медсестры готовы дать всестороннюю оценку состояния здоровья и применить полученные знания для вынесения обоснованных клинических суждений.
Комплексная оценка состояния здоровья — важнейший компонент сестринской практики. Без него медсестрам может быть сложно определить медицинские требования пациента. Пациентам недостаточно сказать медсестрам, что случилось. Вместо этого медсестрам необходимо полагаться на наблюдения, которые они записывают во время медицинских осмотров, чтобы принять решение о порядке действий.Выполняя систематическую и эффективную оценку, медсестры могут общаться с пациентами и помогать им принимать меры по поддержанию или управлению своим здоровьем.
Узнайте больше об онлайн-программе RN to BSN Университета Восточного Иллинойса.
Источники:
RN.com: Обзор оценки медсестер
Nurse.org: Как провести комплексную оценку
RegisteredNursing.org: Методы физической оценки: NCLEX-RN
Журнал «Наука о здоровье»: оценка состояния здоровья
Ботанистая медсестра: субъективные данные против.Объективные данные в сестринском деле
Возникли вопросы по этой статье? Пожалуйста свяжитесь с нами.
Оценка пациентов — Клиническая оценка и рекомендации | Модуль 1: Расширенный контроль боли и седация
Клиническая оценка и рекомендации
Оценка пациента
Важно собрать анамнез и провести целенаправленный медицинский осмотр, чтобы убедиться, что нет никаких медицинских рисков, которые могут предрасполагать пациента к неотложной медицинской помощи во время самой процедуры.Также важно поговорить с пациентом, чтобы понять психологическое состояние пациента. Обязательно оцените следующее:
- Сможет ли пациент перенести стресс процедуры?
- Необходимы ли изменения в плане лечения с учетом истории болезни и физического состояния пациента?
- Требуется ли премедикация анксиолитиками только для того, чтобы доставить пациента в кабинет?
Оценка рисков
Чтобы ответить на эти вопросы, проводится оценка риска, которая требует сбора истории болезни и проведения физического обследования.
Большая часть информации, полученной из истории болезни, будет основой для оценки риска, и для клинициста важно проводить время, разговаривая с пациентом. Информация, собранная в истории болезни пациента, включает:
- Наличие системных заболеваний
- предыдущие госпитализации
- предыдущие операции
- предыдущие анестезиологические операции (как пациент поживает?)
- аллергия
- лекарства
- Семейный анамнез пациента
- социальная история
- Употребление наркотиков или табака
- Стоматологическая история пациента
- состояние пациента во время предыдущего стоматологического лечения.
Во время физического осмотра проводится обзор систем, чтобы получить информацию о конкретных системах органов. Целенаправленный медицинский осмотр должен включать следующие компоненты:
- Результаты испытаний
- Оценка физического, психического и неврологического статуса
- Знаки жизнедеятельности
- Оценка дыхательных путей
- Оценка легких
- Оценка ЦНС и ПНС
Медицинский осмотр
Хороший анамнез просто подтверждается физическим обследованием.Начните с основных показателей жизнедеятельности, включая артериальное давление, частоту сердечных сокращений, частоту дыхания, и запишите рост и вес пациента.
Полный предоперационный медицинский осмотр должен также включать осмотр головы и шеи, сердечно-сосудистый осмотр и осмотр легких. Кроме того, также важно выполнить осмотр дыхательных путей, при этом нужно смотреть на язык, на шею. Во время осмотра дыхательных путей используйте следующие вопросы, чтобы определить, подвержен ли пациент риску обструкции дыхательных путей во время седации:
- Каков диапазон движений нижней челюсти?
- Есть ли миндалины, которые могут препятствовать прохождению дыхательных путей?
- Когда пациент открывает рот и высовывает язык, вы видите язычок и глотку?
- Пациент страдает ожирением?
- Есть ли у пациента толстая шея, короткая шея или большой язык, что затрудняет вентиляцию легких?
Во время сбора анамнеза и физического осмотра также важно выяснить уровень беспокойства пациента.Некоторые симптомы беспокойства включают потливость, расширение зрачков; пациент также может быть очень разговорчивым и / или иметь повышенное артериальное давление и частоту сердечных сокращений.
Система классификации ASA
Система классификации ASA используется анестезиологами для классификации пациентов в соответствии с их историей болезни. Это шкала от одного до пяти, с добавлением E для обозначения аварийной процедуры.
| П1 | Нормальный здоровый пациент |
|---|---|
| P2 | Пациент с легким системным заболеванием |
| P3 | Больной с тяжелым системным заболеванием |
| P4 | Пациент с тяжелым системным заболеванием, представляющим постоянную угрозу для жизни |
| P5 | Умирающий пациент, который, как ожидается, не выживет без операции |
| P6 | Пациент с подтвержденной смертью мозга, органы которого удаляются для донорских целей |
Например, здоровый нормальный 18-летний пациент будет иметь ASA P1.Если этому пациенту была сделана экстренная аппендэктомия, классификация будет 1E.
Примеры ASA 2:
- здоровая беременная женщина
- любой здоровый пациент старше 60 лет
- здоровый пациент, но страдающий сильной фобией
- человек с гипертонией легкой степени
- — хорошо контролируемый диабетик II типа.
Примеры пациентов с ASA 3 включают:
- хорошо контролируемый диабетик I типа
- перенес инфаркт миокарда более шести месяцев назад
- имеет хорошо контролируемую боль в груди
- страдает ХОБЛ.
Примеры пациентов с ASA 4 включают:
- одышка в покое
- болит грудь в покое
- перенес инфаркт миокарда в течение последних шести месяцев
- имеет неконтролируемую гипертензию
- Пациент с ХОБЛ, требующий постоянной кислородной терапии
Пациентам, классифицированным как 1 или 2 по ASA, не требуется никаких изменений седативной техники.Пациент ASA 3 требует большей осторожности; могут потребоваться модификации, такие как легкая седация или лечение в больничных условиях. Пациент с ASA 4 должен лечиться только в стоматологическом учреждении больницы и, как правило, получать только неотложную и паллиативную помощь.
Дополнительная литература
Сильверман, SJ, Бруно, JR и Фут, JW. Предоперационная оценка. В: Фонсека, Р., Уокер, Р. и Беттс, Н., редакторы. Челюстно-лицевая хирургия, Том 1. Сондерс: 2000.п. 13-40.
Информация об анамнезе и медицинском осмотре. Чего ожидать
Введение
Говорят, что более 80% диагнозов ставится только на основании анамнеза, еще 5-10% — при осмотре, а остальные — при расследовании. [1] Верна ли эта пословица или нет, может быть предметом споров, но ясно, что анамнез и навыки осмотра остаются в самой основе клинической практики. Цель этой записи — дать вам несколько полезных советов; Ваши пациенты научат вас остальному.
Поскольку это может быть очень широкой темой, см. Также следующие отдельные статьи: Консультационный анализ, клиническая халатность, записи, компьютеры и электронная медицинская карта и телефонные консультации
Большинство статей по клиническим темам будут включать соответствующие аспекты анамнез и обследование по этому предмету.
Подготовка
Этой областью часто пренебрегают, но она может быть очень важной.
- Очистите свои мысли от последнего пациента, когда вы моете руки, чтобы подготовиться к следующему.
- Просмотрите записи, прежде чем увидеть пациента. Пациенты ожидают, что вы будете знать их прошлую историю болезни, даже если они консультируются с вами впервые, потому что они знают, что у вас есть записи. Конечно, стоит отметить последнюю консультацию и основные проблемы, отображаемые на экране.
- Подумайте о своем выборе времени. Консультанты больницы могут выделить до часа на консультации с новыми пациентами, в то время как общая практика обычно выделяет в общей сложности 10 минут на сбор анамнеза, осмотр и объяснения (у вас все хорошо, если вам удается вписаться в некоторые меры по укреплению здоровья).Дополнительную помощь также можно получить за счет направления к специалисту, в то время как у вас есть «девственный» пациент, от которого вам нужно за короткое время извлечь ясную и краткую историю. Поэтому важно действовать эффективно и сосредоточенно. Допустимо занять чуть более 10 минут, но если консультация занимает гораздо больше времени, может быть предпочтительнее попросить пациента вернуться, возможно, с более длительным приемом.
История
«Всегда слушайте пациента, он может сказать вам диагноз.» Атрибут Уильям Ослер [2]
Коммуникативные навыки
Помните, что это невербальные, а также вербальные. [3] Ваши манеры, ваше физическое положение по отношению к пациенту (это может не быть в пределах вашего контроля), и ваш язык тела — все способствуют результату консультации. Будьте расслаблены и улыбайтесь, чтобы излучать уверенность. Если им пришлось ждать долгое время, часто приветствуется комментарий, обращающийся к этому с извинениями в начале; это даст вам гораздо лучший старт и проявит уважение к их индивидуальности.
Избегайте писать, пока пациент разговаривает с вами; если они говорят много важных вещей — или есть важность во временном порядке повествования — и вам нужно записать их, упомяните это пациенту, чтобы он понял, что вы все еще слушаете их — «Я» Я просто запишу ваши симптомы по мере вашего продвижения, чтобы я правильно понял порядок. »
Извлечение информации
Пациенты сильно различаются по внешнему виду. [4] Многие встревожатся.Это может проявляться по-разному:
- Тихий пациент, у которого путем прямого опроса можно получить только односложные ответы.
- По-видимому, чрезмерно самоуверенный пациент, который устраняет (или усиливает) их тревогу, появляясь с охапкой распечаток в Интернете, обеспокоенный тем, что он смертельно поражен болезнью Фон Лапша.
- Рассерженный пациент, ожидание которого в очереди или в приемной дало ему время подумать о худшем.
- Возвращающийся пациент, которому нужны бесконечные заверения.
Нам рекомендуется задавать открытые вопросы и избегать наводящих вопросов. Это может стать проблемой в клинике, скованной временем, когда сталкивается с болтливым пациентом, которому трудно дать четкую историю болезни — в этих случаях могут быть полезны мягкие управляющие фразы:
- «Звучит сложно. Скажите мне, какой из них. из этих проблем беспокоит вас больше всего? »
- «Возможно, мы еще вернемся к этому. Расскажи мне немного больше о одышке… «
Обратите внимание, что первая касается проблемы пациента, а вторая — вашей. Возможно, эти два не совпадают, но каждый из них важен. Если их самая большая проблема не беспокоит вас, запишите это и убедитесь, что вы обращаетесь это делается в конце консультации (даже если это просто их успокоить). Стоит отметить, что исследования показали, что, когда им разрешено закончить свое вступительное заявление без перерыва, большинство людей делают это менее чем за 60 секунд. [1]
Сохранять концентрацию
При собеседовании под руководством пациента оставаться сосредоточенным может быть проблемой.Время заставит вас это сделать. Спросите себя: «Почему пришел этот пациент?» Может быть скрытая тревога, такая как беспокойство по поводу рака, которую необходимо изучить и решить. Иногда пациенты начинают консультацию со слов: «Надеюсь, я не трачу ваше время зря». Это может означать: «Надеюсь, я зря трачу ваше время, и это несерьезно, но я беспокоюсь». Если пациент входит в тревогу и уходит успокоенный, время доктора не потрачено зря.
Иногда, но сейчас реже, пациент может представить то, что он считает приемлемым дебютным гамбитом, например, простуду, хотя врач может думать иначе; тогда как на самом деле пациент хочет обсудить эректильную дисфункцию или страх рака.Обычно это начинается со слов «Пока я здесь, доктор».
Консультация — это возможность изучить потребности и ожидания пациента и обучить — все это в течение 8½ минут (1 минута для смены пациента, 30 секунд для мытья рук). Решение о том, что можно безопасно пропустить для каждого пациента, поскольку продолжительность консультации сокращена с часа до 10 минут, а что должно быть включено, — дело большого искусства и мастерства. Такие вопросы, как реальная повестка дня пациента и укрепление здоровья во время консультации, обсуждаются в отдельной статье «Консультационный анализ».
Общие проблемы
Некоторые презентации настолько распространены, что врач должен иметь протокол, которому нужно следовать для таких консультаций. Это включает в себя боли в груди, одышку, дизурию, выделения из влагалища и боль в животе. Он целенаправлен и эффективен. Существуют стандартные вопросы по ревматологии или хрипу у детей или по диагностике астмы у взрослых. Подумайте о диагнозе с самого начала, и, как только у пациента будет возможность изложить основные проблемы, задавайте целевые вопросы, чтобы выявить вероятные диагнозы. [2]
В последние годы медсестры показали, что они могут оказывать широкий спектр безопасных услуг, следуя протоколам. Врачи иногда высмеивают протоколы, называя их «рисованием цифрами». Большая часть клинической работы проводится по протоколам, даже если они подсознательно. Протоколы — это быстрый, действенный и действенный способ справиться с управлением рисками, поскольку они снижают вероятность забыть или упустить что-то важное. Врачам необходимо принять протоколы и участвовать в их разработке и внедрении.
Прошлая история болезни
Пациенты предполагают, что врач имеет их медицинские записи и полностью знаком с их прошлой медицинской историей. Хотя основные события должны отображаться на экране, некоторые из них могут быть неполными, и их стоит проверить как на полноту, так и на то, чтобы убедить пациента в своей тщательности. Привычная потеря медицинских записей означает, что большинство записей имеют очень короткий срок. Как упоминалось выше, если вы не знакомы с пациентом, перед входом пациента стоит изучить его прошлую историю и недавние консультации.
Лекарства
Обратите внимание на текущие лекарства — это важно не только как указание на то, что они принимают, но и как напоминание о других существующих состояниях, которые они могли иметь, но забыли упомянуть. Наркотики могут усугубить текущую проблему или повлиять на выбор лекарства от нее. Пациент, страдающий запором, может принимать кодамол. Компьютер запишет, используется ли лекарство чрезмерно или недостаточно, а также дату последнего приема. Узнайте о лекарствах, отпускаемых без рецепта, и о возможных травах и других методах лечения.Последние с такой же вероятностью, как и лекарства, отпускаемые по рецепту (POM), обладают токсическими эффектами или лекарственными взаимодействиями, возможно, в большей степени, поскольку они не были так тщательно протестированы.
Семейный анамнез
Пациенты также предполагают, что их семейный врач знает об их семейном анамнезе. Многие состояния действительно имеют генетический компонент, включая ишемическую болезнь сердца, диабет, атопическую экзему, аутоиммунные заболевания, глаукому и некоторые виды рака. Поэтому, если вы осматриваете пациента с одним из этих диагнозов, возможно, стоит отметить его генетический компонент, чтобы можно было оценить членов семьи.
Социальный анамнез
Точно так же пациенты предполагают, что их врач знает их социальное положение. Это может быть актуально, например, старая дева средних лет, ухаживающая за инвалидами и требовательными родителями, мать-одиночка с ребенком-инвалидом или ребенок с астмой, который живет в задымленной, сырой и многолюдной среде. Род занятий может иметь большое значение для этиологии заболевания и лечения. Он также указывает на уровень образования человека и, следовательно, его способность понимать определенные вопросы.
Обследование
[1]
«Просто запомните одну вещь. Независимо от того, является ли пациент пациентом в реальной жизни или пациентом на экзамене, он человек. Человек. В какой-то момент они будут вами. . » [5]
Нет реальной границы между анамнезом и обследованием. В ходе изучения анамнеза вы соберете большой объем информации об образовании и социальном происхождении пациента, и, в меньшей степени, о физических признаках, которые нужно уловить. Экзамен должен быть таким же целенаправленным, как и история.Постарайтесь научиться и применять хорошую технику. Проще говоря, хорошая техника с большей вероятностью даст правильный результат, чем плохая. Результативность изучения систем, которые явно не актуальны, слишком мала, чтобы ее можно было оправдать за такое ограниченное время.
Первая часть любого экзамена — это наблюдение. Научитесь наблюдать. Посмотрите, прежде чем возложить на руки. Обследование сердечно-сосудистой или дыхательной системы не начинается со стетоскопа. Вы можете получить ценную информацию о лице, цвете кожи, походке, рукопожатии и личной гигиене (с учетом физического, психологического и социального происхождения).Обратите внимание на красный глаз, веснушки на губах при синдроме Пейтца-Егерса или белый чуб при синдроме Ваарденберга. Сразу может проявиться ряд эндокринных нарушений.
У врача должен быть протокол для каждой системы. Для многих форм экзамена есть свои статьи, посвященные соответствующим темам, перечисленным ниже. Все врачи общей практики должны обладать следующими знаниями:
Менеджмент
В 1980-х годах передача рецепта означала окончание консультации.В настоящее время признано, что информирование пациента о его состоянии и вовлечение его в принятие управленческих решений может улучшить как удовлетворенность пациента, так и клинические результаты.
Исследования
[6]
Если вы хотите провести исследования, подумайте, почему вы это делаете:
- Чтобы исключить или подтвердить диагноз
- Чтобы успокоить пациента
- Чтобы удовлетворить приоритеты и местные протоколы врач больницы, к которому вы можете направить пациента.
Очевидно, что исследования должны быть оправданы с точки зрения затрат и потенциальных рисков, которые они могут представлять для пациента. Одним из этих рисков является повышение тревожности пациента (хорошо известный риск), особенно в случае неоднозначного или ложноположительного результата. Лучше установить, чего именно боится пациент, чем проводить дополнительные анализы или обращаться туда, где в этом нет необходимости.
Укрепление здоровья
Обратите внимание на шаблон здоровья на экране.Он должен быть полным и достаточно современным. Простое упоминание о курении, употреблении алкоголя или ИМТ напомнит пациенту и заставит его задуматься о проблеме. Гораздо эффективнее увязать конкретные советы по образу жизни с текущим заболеванием, поэтому выберите свою проблему. [6] Однако будьте осторожны, чтобы не загромождать планы пациента своими собственными. Укрепление здоровья также может повлиять на эффективность вашей практики в соответствии с Системой качества и результатов .
Менеджмент — это больше, чем просто рецепт.Он включает санитарное просвещение и советы. Это не просто отказ от патернализма, но и помощь в соблюдении правил и может снизить ненужную посещаемость. Лазерные принтеры с двумя лотками позволяют раздавать пациенту распечатанные информационные листки с информацией о пациенте.
Записи
Обдумывая, что включать и не учитывать при составлении записей, задайте себе три вопроса:
- Будет ли следующий врач, который осмотрит этого пациента, следовать моему ходу мыслей и понимать мой план лечения?
- Будет ли это стоять в суде?
- Был бы я счастлив, если бы пациент прочитал эти записи?
В 1950-х годах история болезни, обследования и лекарства редко превышали одну строчку записей Ллойд Джорджа.Будьте лаконичны, но не экономьте. Запишите такие мысли, как «может быть психосоматика» или «может потребоваться эндоскопия», и такие планы, как «если не скоро станет лучше, обратитесь». Эти записи могут быть для вас полезным инструментом в дальнейшем, и если пациента осмотрит по поводу того же события другой врач, он должен быть в состоянии понять, о чем вы думали и какой план лечения вы имели в виду. В идеале каждый контакт с пациентом должен содержать мини-план ведения. Примечания также могут быть предметом тщательной проверки в случае подачи жалобы или судебного разбирательства.Качество записей может иметь решающее значение для защиты дела. Используйте сокращения, но только те, которые другие врачи легко узнают.
Никогда не записывайте уничижительные заявления, которые могли бы вызвать смущение, если бы пациент их прочитал или зачитал их в формальной ситуации, но не избегайте фактических заявлений, таких как «запах мочи». Теперь пациенты имеют право доступа к своим записям.
Плохое владение клавиатурой может побудить некоторых быть более краткими во все более необычной ситуации перехода от бумажных документов к электронным.Избегайте искушения. Опечатки легко исправить, но даже если они пропущены, они более понятны, чем аккуратный почерк врача, и не у всех врачей есть аккуратный почерк.
Потенциально сложные ситуации
«Сложный историк»
[2]
Не каждый может достоверно дать исторический отчет о своей проблеме. [4] Недостаточно просто написать «сложный историк» (замкнутая пожилая дама или пьяный топорщик?). Укажите, почему, и, в зависимости от проблемы, может быть полезно, например, добавить комментарий о психическом состоянии пациента с помощью мини-обследования психического состояния.Почти каждый пациент может что-то сказать о своем самочувствии, и, задав несколько очень общих вопросов («Больно ли где-нибудь?») Можно получить некоторые полезные подсказки. По возможности получите анамнез у родственников, опекунов или друзей. Если вы подозреваете, что есть проблема с психическим здоровьем, постарайтесь подтвердить полученную информацию. Если пациент агрессивен или находится в состоянии алкогольного опьянения, опишите ситуацию, в которой вы находитесь, и дословно задокументируйте сказанное. Старайтесь сохранять спокойствие под огнем.Прежде чем вызывать службу безопасности или полицию, убедитесь, что пациент не серьезно болен.
Ребенок
[7]
Дети сильно различаются по способностям к общению: тонкие сигналы новорожденного могут восприниматься только его матерью, тогда как подросток общается как взрослый. Не следует предполагать, что учетная запись ребенка имеет меньшее доверие, чем учетная запись взрослого. [8] Примерно с 3 лет ребенок способен к довольно сложным структурам мысли. [6] Спросите, как ребенок предпочитает, чтобы к нему обращались, и представьтесь.Зрительный контакт успокаивает детей старшего возраста, но не младшего. Держите под рукой игрушки для ребенка (братьев и сестер) и во время консультации записывайте, как ребенок взаимодействует с семьей. Убедитесь, что вы знаете, что побудило вас к получению направления и чего боятся или думают родитель или опекун. Обратитесь к этому. [9]
Родственники
Обычно родственники всегда готовы помочь и поддержать пациента. Очевидные случаи — это родители маленьких детей или дети пожилых родителей.Это полезные источники дополнительной информации. Однако имейте в виду, что их повестка дня может отличаться от повестки дня пациента. Например, отказ семьи или сговор — проблема, с которой можно столкнуться в общей практике. [6] Трудность семьи справиться с переживанием человека из-за известия о прогрессирующем раке или его желание защитить его от новостей может быть подсознательно замаскирована такими заявлениями, как «Не говори ему, док, это было бы убей его». Это может послужить для дальнейшей изоляции пациента, который может полностью осознавать свое состояние и не может разделить это бремя с семьей, которая не хочет, чтобы он знал.Интерпретация событий семьей может не всегда совпадать с интерпретацией событий пациентом в некоторых ситуациях, когда, возможно, социальные события взаимодействуют с болезнью (например, с проблемами психического здоровья).
Разъяренный пациент
[6]
Пациенты могут рассердиться, если:
- Была чрезмерная задержка во времени приема или в зале ожидания.
- Есть предполагаемые медицинские недостатки.
- Они не чувствуют, что к ним относятся серьезно (или они не получили лечения, на которое, по их мнению, имеют право).
- Есть вина (например, в отношении больного родственника).
- После постановки диагноза наступает горе.
- Тут простое недоразумение.
Важно распознавать гнев как в пациенте, так и в себе. [10] Не оставляйте его без внимания. Признание того, что консультация неэффективна, и обращение к ней с пациентом может дать понимание и может сэкономить время в долгосрочной перспективе. Попробуйте задать такие вопросы, как «Можете ли вы объяснить своими словами, что вас расстраивает?» Или «Можем ли мы начать с самого начала?» затем внимательно выслушайте (особенно в отношении любых жалоб) и обсудите с пациентом последующие действия / план.Поддерживайте безопасный зрительный контакт, периодически прерывая его, когда говорите. Сначала разберитесь с основным вопросом, суммируйте оставшиеся моменты, а затем займитесь каждым. Честно признавайте любые ошибки (собственные, системные) и работайте над их устранением. Часто простое озвучивание проблем помогает смягчить ситуацию.
Если вы чувствуете, что существует реальная угроза насилия, уйдите или используйте тревожную кнопку.
Решение важных вопросов
[2]
С ними трудно справиться, особенно в короткие сроки. [11] Они могут возникнуть, например, если у пациента, которого вы видите, явно есть симптомы и признаки, относящиеся к хроническому заболеванию печени: вам нужно будет задать вопросы, касающиеся факторов риска («Она думает, что я алкоголик») . Если пожилой мужчина, потерявший близких, похудел, вам, возможно, придется изучить возможность депрессии и обратиться к психиатрам («Он думает, что я сумасшедший»). Учебного метода их решения не существует, и со временем вы можете разработать свои собственные стандартные фразы. Если вам посчастливилось знать заранее, что вы собираетесь сказать, спланируйте это.Установите взаимопонимание, сначала охватите все другие аспекты, а затем решите проблему мягко, но открыто.
Плохие новости
[6]
Это нелегко сделать, поскольку нам неприятно причинять страдания кому-то другому. Прежде всего, выделите время и убедитесь (в меру своих возможностей), что вы можете быть в уединенном месте, где вас никто не отвлекает. Вам нужно будет понять от пациента, что он готов услышать; Как показывает практика, лучшая политика — это честность.Убедитесь, что, объясняя проблему, вы часто проверяете понимание пациентом (см. Ниже). Вы разовьете свой собственный стиль, но вот несколько советов. Избегайте:
- Не делать этого или оставлять это кому-то другому.
- Откладываем («Давай еще раз расследуем»).
- Сбивает с толку пациента:
Хирург: «Простите, миссис Дж., Мы обнаружили митотический рост».
Благодарный пациент: «Слава богу, доктор, я думал, вы собираетесь сказать мне, что у меня рак!» - Умышленное игнорирование сигналов пациента.
- Чрезмерная торжественность или уныние. Не теряйте всякую надежду.
Всегда будьте осторожны, когда говорите о прогнозе, и никогда не указывайте конкретный период времени. Особенно важно следить за сообщением плохих новостей. См. Также отдельную статью Breaking Bad News.
Соматические пациенты
[6, 12]
Трудности могут возникнуть, если у пациента постоянно появляются постоянные физические симптомы, причина которых не может быть найдена. Хотя некоторые из них могут быть предвестниками чего-то зловещего, общие вещи являются обычным явлением, и может быть элемент обычных проблем повседневной жизни, превращенных в симптомы тревожным пациентом.Существует риск лечить пациента в попытке ответить на его вопрос: «Что вы собираетесь делать с моим [симптомом], док?» Эти пациенты могут быть недовольны своим врачом и обращаться к другим. В какой-то момент система дает трещину под давлением их требований, и проверка приводит к процедуре, которая приводит к осложнению и новому раунду презентаций. Следуя устоявшимся парадигмам ведения этих пациентов (например, будьте осторожны с манипулятивным поведением, избегайте направления к специалистам или многократного обращения к врачу, ведите хорошие записи, общайтесь с коллегами), будьте в курсе нового возникновения фактического заболевания, а также основного сообщения («Я в депрессии после развода и скучаю по тому вниманию, которое привык получать»).См. Отдельную статью Расстройство соматических симптомов.
Практическое руководство по клинической медицине Калифорнийского университета в Сан-Диего
Операции записи
Письменная история и физика (H&P) служит нескольким целям:
- Это важный справочный документ, в котором содержится краткая информация о состоянии пациента.
анамнез и результаты экзаменов на момент поступления. - В нем излагается план решения проблем, вызвавших госпитализацию.Этот
информация должна быть представлена в логической форме, чтобы выделить все
данные, имеющие непосредственное отношение к состоянию пациента. - Это средство передачи информации всем поставщикам медицинских услуг, которые
конкретный пациент. - Это дает студентам и персоналу возможность продемонстрировать свою способность накапливать
историческая и основанная на исследованиях информация, использовать их медицинский фонд знаний,
и составьте логический план атаки.
Номер H&P не указан:
- Орудие, предназначенное для пыток студентов-медиков и интернов.
- Предназначен для исключения неважной / несвязанной информации.
- Не должно требоваться так много времени для написания, чтобы к моменту отправки информация
содержащееся внутри устарело!
Знание того, что включить, а что исключить, будет во многом зависеть от опыта и вашего
понимание болезни и патофизиологии.Если, например, вы не осознавали, что боль в груди
обычно ассоциируется с ишемической болезнью сердца, вряд ли вы упомянете другие
коронарные факторы риска при написании анамнеза. По мере того, как вы набираетесь опыта, ваши рецензии будут
становитесь все более сосредоточенными. Вы можете ускорить процесс, активно ища отзывы о
все H&P, которые вы создаете, а также читая те, которые написаны более опытными врачами.В конце этого раздела представлены несколько примеров описаний, которые могут служить справочными материалами.
стандарты.
Основные аспекты H&P подробно описаны ниже.
Главный концерн (CC):
Одно предложение, охватывающее основную причину (ы)
госпитализация. Хотя это традиционно называется главной жалобой, главный
Обеспокоенность может быть лучшим описанием, поскольку это звучит менее уничижительно и конфронтационно.
«CC: Мистер Смит, 70-летний мужчина, допущен для оценки увеличения
боль в груди ».
История настоящего заболевания (HPI):
HPI должен предоставлять достаточно информации, чтобы четко понимать симптомы и события, которые приводят к
к допуску. Это касается всего, что способствовало поступлению пациента в отделение неотложной помощи (или
этаж, если вход был организован без посещения ED).События, произошедшие после прибытия
можно охватить в кратком абзаце, который следует за доврачебной историей.
Для исследования основных элементов, вызывающих наибольшую озабоченность, обычно используется пневмоцилиндр, который
Включает: O nset, L ocation, D uration,
C характеристики, A ggravating / A lleviating
факторов, R приподнятых симптомов, T обращений и
S игнорирование.
Некоторые HPI довольно прямолинейны. Если, например, вы описываете ход истинного
В остальном здоровый 40-летний мужчина с трехдневным кашлем, лихорадкой и одышкой
как это может случиться с пневмонией, вы можете сосредоточиться только на этих временных рамках. Написание HPI для пациентов
с уже существовавшими заболеваниями или хроническими рецидивирующими проблемами немного сложнее. В таких случаях,
важно сообщить достаточно актуальной прошлой истории «заранее», чтобы знать об этом
data предоставит контекстную информацию, которая позволит читателю полностью понять
острая проблема.Если, например, у пациента с длительным анамнезом заболевания коронарной артерии
при боли в груди и одышке инклюзивный формат будет следующим:
«HIP: Г-н С., 70-летний мужчина, жалуется на боль в груди и имеет следующее
Анамнез, связанный с заболеванием коронарной артерии:
— Состояние после 3 сосудистой АКШ в 2008 г.
— В декабре 2015 года возникла повторяющаяся боль в груди, которая в конечном итоге привела к катетеризации.
и установка стента при поражении средней ПМЖВ.
— Он был повторно схвачен в январе 2017 года за
периодические боли в груди в покое; в то время не было значительных изменений по сравнению с
катетеризация 12/15. В связи с этим пациенту было продолжено лечение.
-Известно, что фракция выброса 40% с нижним и боковым акинезом по эхо в
Январь 2018 г.
-Нет предыдущих эпизодов сердечной недостаточности.
-Последний тест на толерантность к физическим нагрузкам был
выполнена в январе 2018 г. и не показала ишемии при активности 8 МЕТ.Mr. S
был в своем обычном состоянии здоровья до прошлой недели (~ суббота, 18 ноября), когда он начал
испытывать повторяющиеся эпизоды боли в груди, точно такие же, как и у его прошлой стенокардии, после ходьбы
только один блок. Это представляло собой значительное изменение его ангинозного паттерна, который
обычно характеризуется легким дискомфортом, который возникает после интенсивной ходьбы в течение 8 или 9 лет.
блоки.Кроме того, за 1 день до поступления боль возникла, когда он читал книгу.
и разрешился после приема таблетки нитроглицерина. Это длилось примерно 1 минуту. Он также
отметил опухоль в ногах за тот же период времени и несколько раз просыпался в
посреди ночи, тяжело дышит. Чтобы спокойно дышать ночью, мистер С.
требует использования 3 подушек, чтобы поддержать себя, тогда как в прошлом он всегда мог
лечь на спину и спать без затруднений.Известно, что мистер С. плохо контролировал
сахарный диабет и гипертония. В настоящее время он выкуривает 2 пачки сигарет в день. Он отрицает лихорадку,
озноб, кашель, хрипы, тошнота, рвота, недавние путешествия или контакты с больными ».
Это довольно сложная история. Однако очевидно, что очень важно включить все
прошлой сердечной информации «впереди», чтобы читатель мог точно интерпретировать
новый симптомокомплекс пациента.Временные аспекты истории представлены в доступной форме.
следуйте моде, начиная с наиболее значимого отдаленного события, а затем постепенно продвигаясь к
настоящее.
С чисто механической точки зрения обратите внимание, что историческая информация может быть представлена в виде списка
(в случае г-на С. это относится к его катетеризации сердца и другим связанным данным). Этот
формат легко читается и делает байты хронологической информации очевидными для
читатель.Хотя эти данные технически являются частью «истории болезни пациента», их следует
неуместно не выделять это на видном месте в HPI. Без этого знания читатель
будут значительно ограничены в их способности понимать текущее состояние пациента
условие.
Чтобы узнать, какие прошлые медицинские события имеют отношение к основной проблеме, требуется опыт. Чтобы
чтобы понять, что включить в HPI, постоянно спрашивайте себя: «Если бы я читал это,
какую историческую информацию я хотел бы знать? »Обратите также внимание на то, что исходное состояние здоровья пациента
состояние описывается достаточно подробно, чтобы уровень обесценения, вызванный их текущим
проблема очевидна.
Остальная часть HPI посвящена дальнейшему описанию существующей проблемы. В качестве
рассказчик, ожидается, что вы внесете свой вклад в рецензию. То есть история
написано с некоторым предубеждением. Вы будете направлять читателя к тому, что, по вашему мнению, является вероятным
диагнозы в силу того, как вы рассказываете сказку. Если, например, вы считаете, что
боль в груди пациента имеет сердечное происхождение, вы выделите признаки, подтверждающие это понятие.
(е.грамм. давление в груди при активности, снимается нитроглицерином, преобладание коронарного риска
факторы и т. д.). Эти комментарии называются «уместными положительными отзывами». Эти детали
фактические и никакие важные особенности не были упущены. Читатель сохраняет возможность представить
альтернативная интерпретация данных, если он / она желает. Краткий обзор систем, связанных с
текущая жалоба обычно указывается в конце индекса HPI.Это подчеркивает «соответствующие
отрицательные »(т.е. симптомы, которых нет у пациента). Если они присутствуют, эти симптомы могут
побудить читателя принять альтернативные диагнозы. Таким образом, их отсутствие поддерживает
кандидатский диагноз, предложенный в HPI. Более подробную информацию о HPI можно найти здесь: HPI.
Иногда пациенты обращаются с двумя (или более) серьезными, действительно не связанными друг с другом проблемами.Когда
справляясь с такой ситуацией, сначала потратьте дополнительное время и усилия, чтобы убедиться, что
симптомы действительно не связаны между собой и заслуживают рассмотрения в HPI. Если да, представьте их как
отдельные HPI, каждый со своим абзацем.
История болезни (PMH):
Сюда входят любые заболевания (прошлые или настоящие), которые известны пациенту, в идеале поддерживаемые
по объективным данным.Пункты, которые были отмечены в HPI (например, история катетеризации сердца
упомянутые ранее) не требуется повторять. Вы можете просто написать «См. Выше» в ссылке
к этим деталям. Должна быть указана вся другая историческая информация. Важное детство
также отмечаются болезни и госпитализации.
Подробное описание обычно не требуется. Если, например, у пациента гипертония,
допустимо просто написать «HTN», не предоставляя подробного отчета об этой проблеме.
(е.грамм. продолжительность, все лекарства и т. д.). Если это не основная проблема, требующая обширных
оценка, как это может произойти при вторичной гипертонии.
Кроме того, возьмите за привычку искать данные, подтверждающие каждый диагноз, установленный пациентом.
якобы иметь. Дезинформация нередко сохраняется, когда прошлые рецензии
или примечания используются в качестве шаблона для новых H&P.Когда это происходит, пациент может быть помечен
(и, возможно, даже лечить) болезнь, которой у них нет! Например, многие пациенты
отмечено, что у него хроническая обструктивная болезнь легких (ХОБЛ). На самом деле это довольно распространенный
диагноз, но такой, который может быть поставлен только на основании тестов функции легких (PFT). Пока
Рентген грудной клетки и история курения предлагают важные подтверждающие данные, они не являются диагностическими.Таким образом, «ХОБЛ» может неоднократно появляться при ПМК пациента на основании недифференцированных
одышка в сочетании с предполагаемым рентгеновским снимком и известным анамнезом курения, несмотря на факт
что у них никогда не было PFT. Итак, сохраняйте здоровую дозу скептицизма при просмотре заметок.
и приобретите привычку проверять важные первичные данные.
История хирургического вмешательства (PSH):
Необходимо указать все прошлые операции с указанием приблизительной даты их проведения.Включите любые
серьезные травмы.
Лекарства (MEDS):
Включает все прописанные в настоящее время лекарства, а также лекарства, отпускаемые без рецепта, и нетрадиционные
терапии. Следует отметить дозировку, частоту и приверженность.
Аллергии / реакции (все / RXN):
Определите конкретную реакцию, которая произошла с каждым лекарством.
Социальная история (SH):
Это широкая категория, которая включает:
- Прием алкоголя: укажите тип, количество, частоту и продолжительность.
- Курение сигарет: Определите количество выкуриваемых пачек в день и количество лет,
произошло. В умножении это называется «стая лет». Если они ушли, сделайте
отметьте, когда это произошло. - Употребление других наркотиков: укажите тип, частоту и продолжительность.
- Семейное положение / Семейное положение; Экран насилия со стороны интимного партнера (IPV).
- Сексуальный анамнез, в том числе: виды деятельности, анамнез ИППП.
- История работ: вид, продолжительность, выдержки.
- Другое: путешествия, домашние животные, хобби.
- Поддержание здоровья: обследование на рак, соответствующие возрасту и полу, вакцинация.
- Военная история, особенно если работает в госпитале ВА.
Семейный анамнез (FH):
Это должно быть сосредоточено на заболеваниях, непосредственно связанных с пациентом.
семья. В частности, выявление рака, сосудистых заболеваний или других потенциально наследственных
заболевания среди родственников первой степени родства
Акушерский анамнез (при необходимости):
Включено количество беременностей, живорождений, продолжительность беременностей, осложнения.В качестве
соответствующие, самопроизвольные и / или терапевтические аборты. Контроль рождаемости (при необходимости).
Обзор систем (ROS): Как упоминалось ранее, многие из наиболее важных ROS
вопросы (т.е. уместные положительные и отрицательные стороны, связанные с основной проблемой), как правило,
отмечен в конце индекса HPI. Ответы на более обширный обзор, охватывающий все органы
системы, помещаются в область «ROS» описания.На практике большинство врачей
не документируйте инклюзивную ROS. Однако вопросы ROS — те же самые, которые используются для
выяснить причину, которая беспокоит пациента. Таким образом, на раннем этапе обучения рекомендуется
попрактикуйтесь задавать все эти вопросы, чтобы вы могли лучше использовать их для получения
историческая информация при опросе будущих пациентов. Полный список можно найти
здесь: ROS
Физический осмотр:
Обычно начинается с описания пациента из одного предложения.
внешний вид.
Показатели жизнедеятельности:
HEENT: Включает голову, глаза, уши, нос, горло, ротоглотку, щитовидную железу.
Лимфатические узлы:
Легкие:
Сердечно-сосудистые:
Живот:
Ректальный (как указано):
Гениталии / таз:
Конечности, включая пульс:
Неврологический:
- Психическое состояние
- Черепные нервы
- Двигатель
- Сенсорное (легкое прикосновение, укол булавкой, вибрация и положение)
- Рефлексы, Бабинский
- Координация
- Наблюдаемое передвижение
Результаты лабораторных исследований, радиологические исследования, интерпретация ЭКГ и т. Д.:
Оценка и план:
Стоит отметить, что приведенный выше формат предназначен для предоставления структуры и руководства. Здесь нет
золотой стандарт, и есть значительные возможности для вариаций. Когда вы знакомитесь с другими стилями,
подумайте, является ли предлагаемая структура (или ее аспекты) логичной и всеобъемлющей.
Включите те элементы, которые имеют смысл, в будущие статьи, когда будете работать над
разработать свой собственный стиль
ОБРАЗЕЦ ЗАПИСАТЬ # 1
ДОПУСКНАЯ ИНФОРМАЦИЯ
CC: Mr.B, мужчина 72 лет, в анамнезе сердечная недостаточность и коронарная артерия.
заболевание, которое проявляется усилением одышки, отеком нижних конечностей и лишним весом
прирост.
HPI: Его история сердечной недостаточности примечательна следующим:
- Первый ИМ был в 2014 г., когда он обратился с ИМпST, связанным с поражением ПМЖВ. Это лечилось
со стентом.Эхо на тот момент замечательно для EF 40%. - Несмотря на оптимальную медикаментозную терапию, в 2016 году у него был повторный инфаркт миокарда.
окклюзии катетеризации в артериях ПМЖВ, ОМБ и огибающих артериях. Никаких повреждений не удалось устранить.
стентирование. Эхо было замечено при расширенном ЛЖ, ФВ 20-25%, диффузная региональная стенка.
аномалии движения, 2 + MR и след TR. - Симптомы сердечной недостаточности, ДЭ и отек нижних конечностей возникли в 2017 г.Это были
с медицинской точки зрения удалось с помощью лизиноприла, коррега, лазикса и метолазона.
За последние 6 месяцев ему потребовались возрастающие дозы лазикса для контроля отека. Он был
осмотрел 2 недели назад его кардиолог, доктор Джонс, во время которого у него было отмечено ухудшение
отек ног и мошонки. Его доза лазикса была увеличена до 120 два раза в день без облегчения отека.
За последнюю неделю он и его жена заметили дальнейшее увеличение отека нижних конечностей.
которое затем заметно ухудшилось за последние два дня. Припухлость сопровождалась тяжестью
набрал 10 фунтов за 2 дня (от 175 до 185 фунтов), а также снизил его переносимость упражнений. Он сейчас
появляется одышка, когда встаёт, чтобы встать с постели, и ему приходится отдыхать из-за SOB при ходьбе по квартире
земля.Имеет ортопноэ на 2-х подушках, но отрицает ПНД.
Отрицает КП / давление, учащенное сердцебиение или потоотделение. Иногда тошнота, но без рвоты. Он ест
нормальное количество пищи, но без соли или жидкости. Он также признается, что часто ест
консервированный суп, замороженные блюда и питье 6-8 стаканов жидкости в день. У него увеличилось мочеиспускание
частота, но уменьшилось общее количество мочи. Он отрицает позывы к мочеиспусканию, дизурию или
гематурия.Он не заметил кашля, мокроты, лихорадки или озноба. Он заявляет, что принимал все
прописанные лекарства в большинстве дней — пропуск нескольких (? 2-3) доз в неделю.
| PMH: | CHF- как указано выше MI 2014, 2016 HTM Chronic почечная недостаточность из-за нефропатии СД: Cr 1,8 1/2018 Диабет: контролируется с помощью Метформин — А1С 6.8 2/2018 |
|---|---|
| PSH: | Аппендэктомия 1992 Холецистэктомия 2004 |
| MEDS: | Лазикс 120 мг два раза в день Коррег 25 два раза в день Лизиноприл 40 qd KCl 40 мэкв. qd Дабигатран 200 мг qd Метформин 1 г 2 раза / сут ASA 81 мг qd Аторвастатин 40 мг / сут |
| Аллергия: | Нет известных лекарственных аллергий |
| Социальная история: | Женат 45 лет, ведет половую жизнь с женой.Три дети, 2 внука, все здоровы и здоровы; все живут в пределах 50 миль. На пенсии школьный учитель. Увлекается модельным автомобилем. Гуляет по дому, делает покупки, но в остальном нет физически активный. |
| Курение: | Нет |
| Спирт: | Нет |
| Использование других веществ: | Нет |
| Военная служба: | Корпус морской пехоты х 4 года, небоевой.Сработала логистика. |
| Семейная история: | + сестра и мать с DM, отец с ИБС, возраст Начало 50. Брат лейкоз. |
| ROS | Общие: отрицает утомляемость, жар, озноб, потерю веса; + прибавка в весе, как указано выше HENT: Отклоняет язвы в полости рта, образования на шее, носовых ходов, слуха проблемы Vison: отрицает изменение зрения, боль в глазах, покраснение, выделения Сердечные: То же, что и выше Легочные: То же, что и выше GI: Отрицает изжогу, затруднение глотания, боль в животе, диарея, запор GU: согласно HPI Neuro: отрицает судороги, слабость, онемение Endo: отрицает непереносимость тепла / холода, изменения веса, полиурию, polydipsia Heme / Onc: отрицает необычное кровотечение, синяки, свертывание MSK: отрицает присоединить боль, отек, мышечные боли Психическое здоровье: отрицает беспокойство, депрессию, настроение Изменения, Кожа / Волосы: предотвращает высыпание, незаживающие раны, язвы, выпадение волос |
| PE: | ВС: Т 97.1, P65, BP 116/66, O2Sat 98% на 2L NC Вес 187 фунтов GEN: пожилой мужчина, лежащий в постели с поднятой головой, NAD HEENT: NCAT, множественный телеангиэктазии на лице и носу; EOMI, PERRLA, ротоглотка без поражений, слизистые оболочки влажный; щитовидная железа не пальпируется, аденопатии нет Легочные: + тупость при перкуссии при правое основание, + хрипы на 1/2 вверх грудной клетки с двух сторон назад Кардио: ЧДР, +2/6 голосистолический шум на вершине, иррадиирующий в подмышечную впадину, + S3, нет S4; PMI смещен вбок к подмышечной впадине; пульс сонной артерии 2+ Б, синяков нет; JVP 12см Живот: + BS, не растянутый, безболезненно, гепатомегалии нет. Конечности: 3+ отек крестца, брюшной стенки и мошонка; нет дубинок, цианоза, кожных повреждений дистально нет Импульсы: 2 + бедренный B, 1+ PT / DP B Neuro: Психический статус: тревога и соответствующий Мотор: 5/5 всех концов Сенсорное восприятие: дистальные ощущения в ногах неповреждены от легкого прикосновения, укол булавкой; проприоцепция пальцев стопы нормальная с обеих сторон; Вибрация на стыке IP двусторонние большие пальцы стопы Рефлексы: 2+ и симметричные с двух сторон: двуглавая, трицепс, лучевая мышца, надколенник, ахиллес Походка: не соблюдается |
| Лаборатории и данные: | Na 128, C1 96, Булочка 59, Глюкоза 92, K 4.4, СО2 40,8, CR 1,4, WBC 7,9, PLT 349, HCT 43,9, Alk phos 72, общий белок 5,6, Alb 3,5, T Bili 0,5, Alt 17, Ast 52, тропонин на ЭКГ: Sr в 74 года, зубцы q v1-v5, зубцы st-t отсутствуют изменения. Без изменений по сравнению с исследованием 6 мес. Назад. CXR: Выдающиеся легочные сосуды с умеренным интерстициальным отеком и правым плевральным выпотом. Кардиомегалия. Паренхиматозных инфильтратов нет. |
| Оценка и план: | Мужчина 72 лет с HFrEF в анамнезе после множественный Мис, поступивший с подострым обострением отека и ДОЭ. Его симптомы самые согласуется с учащающейся сердечной недостаточностью, что объясняет его легочную заложенность, а также его периферический отек.Его заболевание почек менее вероятно объяснение его обширного отека тем, что его BUN / Cr оставались стабильными на всем протяжении. Повышенный BNP также устойчив при сердечной недостаточности. Вопрос, почему его сердце
|
ЗАПИСЬ ОБРАЗЦА № 2
ДОПУСКНАЯ ИНФОРМАЦИЯ
CC: Г-н С., 65-летний мужчина, обращает внимание на 2 проблемы:
1. Острое, безболезненное снижение
видение
2. Трехдневный кашель.
HPI:
1. Визуальные изменения: Вчера утром во время обеда у пациента был
внезапное безболезненное ухудшение зрения на оба глаза, более заметное справа.Начало было
внезапно, и он впервые заметил это, когда «не мог видеть часы» в ресторане. Он также
испытывал трудности с определением номеров на своем мобильном телефоне. Он отрицал боль или диплопию. Не
чувствую, как «занавес опускается» перед его глазами. Вчера у него была тошнота и рвота x2,
который разрешился. Он не обращался за помощью, надеясь, что проблема разрешится сама по себе.Когда
он проснулся сегодня утром, все те же проблемы (не лучше и не хуже), и он связался со своим
племянница, которая отвезла его в больницу. Вначале он без проблем пользуется очками по рецепту.
и не имеет хронических заболеваний глаз. Последняя проверка зрения проводилась во время визита к окулисту 2 года.
назад. Отмечает, что его способность видеть вещи улучшается, когда он поворачивает голову, чтобы принести вещи.
в лучший вид.Отрицает головокружение, слабость, головную боль, затруднение речи, боли в груди,
сердцебиение, слабость или онемение. Отсутствие в анамнезе фибрилляции предсердий, заболеваний сонной артерии или сердца
болезнь, о которой он знает.
2. Кашель: Пациент имеет в анамнезе ХОБЛ, курение более 60 упаковок в год и самые недавние ПТФ.
(2016) соответствует средней степени тяжести заболевания. За последние несколько дней он отметил усиление одышки,
свистящее дыхание и выделение мокроты.Мокрота зеленоватого цвета. Он использует 2 ингалятора, Формотерол и
Тиотропий каждый день и не пропускает никаких дозировок. Его лечили антибиотиками и
преднизон несколько лет назад, когда он почувствовал одышку. У него не было другого
проблемы с дыханием и отсутствие госпитализации или визитов в отделение неотложной помощи. Отрицает кровохарканье, лихорадку, ортопноэ,
ПНД, боль в груди или отек.
Курс
ED: с учетом опасений по поводу острой потери зрения и известных сосудистых заболеваний был введен код инсульта.
позвонили, когда пациент прибыл в скорую.Неврологическая служба провела оценку пациента и полученную КТ головку.
Данные соответствовали затылочному инсульту, который произошел более 24 часов назад. Дополнительные сведения о
управление описано ниже.
| PMH: | ХОБЛ (умеренная) — PFTs 2014 fev1 / fvc .6, fev1 70% предсказано Гипертония dx 2012 ГЭРБ Гиперлипидемия — ASCVD 12% Обструктивное апноэ сна dx 2014, использует CPAP |
|---|---|
| PSH: | Орхиэктомия справа в 5 лет по поводу травматической травмы Удаление правой катаракты и установка имплантата хрусталика на 2014 год |
| MEDS: | Asa 81 qd Лизиноприл 40 мг qd Атенолол 50 мг Пантопразол 20 мг перорально каждые сутки Тиотропий 2 вдоха каждые сутки Формотерол 2 вдоха каждые сутки Аторвастатин 40 мг каждые сутки |
| Аллергия: | Нет |
| Курение: | 60 упаковок в год, сейчас 1ppd |
| Спирт: | Тяжелый в прошлом, бросил 5 лет назад.В настоящее время нет. Не знаю поражение органа-мишени, связанное с алкоголем |
| Использование других веществ: | Нет |
| Соцсети: | Живет с соседом по комнате в Энсинитас. Гетеросексуал, а не в настоящее время активен. Женат не был, детей нет.Хотя раньше работал архитектором в настоящее время по инвалидности. Любит гулять и читать. |
| Семья: | Брат и отец с CAD. Брат с АКШ в возрасте 55. Отец с множественными ударами. Мать с DM. |
| Военная служба: | Нет |
| ROS: | Общие: отрицает утомляемость, жар, озноб, потерю веса, прибавка в весе HENT: отрицает язвы в полости рта, образования на шее, носовые п / к, проблемы со слухом Vison: согласно HPI Сердечный: согласно HPI Легочный: согласно HIP GI: Отклоняет сердце ожог, затруднение глотания, боль в животе, диарея, запор ГУ: отрицает гематурия, дизурия, никтурия, позывы, частота Нейро: отрицает судороги, слабость, онемение Эндо: отрицает непереносимость тепла / холода, изменения веса, полиурию, полидипсия Гематология / онкология: отрицает необычное кровотечение, синяки, свертывание МСК: отрицает сопутствующую боль, отек, мышечные боли Психическое здоровье: отрицает беспокойство, депрессия, изменения настроения, Кожа / Волосы: отрицает высыпания, незаживающие раны, язвы, волосы потеря | PE: | VS: T 99 P89, неправильная форма BP 139/63, RR 20 O2 Сб 98% RA GEN: Полный, бледный мужчина поворачивает голову вправо, чтобы нас увидеть.Нет острого дистресса HEENT: NCAT, PERRL. Диски острые. EOMI. Острота зрения / поля согласно нейро ниже Височные артерии безболезненно. Конъюнктива чистая. Шея: Нет аденопатии. Нет JVD. Пульс сонной артерии 2+ с двух сторон. Легочные: Воздух движется одинаково с обеих сторон. хрипы при аускультации на всем протяжении. CV: нерегулярно, систолическое II / VI crescendo-decrescendo шум в LUSB, иррадиирующий к сонным артериям.Нет S3, S4. PMI несмещенный. Abd: Ожирение + нормальный BS. Мягкий. Нежирный. Печень не пальпируется. Печень 8 см при средне-ключичная линия перкуссией. Ректально: коричневый стул, OB нег в ER Пульсы: Fem R 2+ L +1. DP 2+ B. PT 1+ B Конечности: нет цианоза, клубочков и отеков. Теплый, хорошо перфузируется. Neuro: AOX3; надлежащим образом отвечает на вопросы CN: I: Способен обнаружение кофе B ноздри на расстоянии 10 см II: потеря носового поля R глаз, височное поле L глаз конфронтация — может обнаружить движение рук в этих областях, но не может прочитать карту видения на любом линия; Зрение 20/40 B в полях с сохраненным зрением (т.е. если карта видения держится перед пациенты лицом вправо) III, IV, VI: экстраокулярные движения сохранены во всех направления. В: неповрежденным светом все области лица; жевательные и височные мышцы 5/5 B VII: мускулы мимики нетронуты VIII: слух равный двусторонний IX, X: нёбо симметричное XI: SCM, Trap 5/5 XII: Средняя линия языка Двигатель: Сила 5/5: бицепс, трицепс, хват, четверная, подколенное сухожилие, подошвенное сгибание, тыльное сгибание.F-N небольшой внутр. тремор на оставили. Быстрые чередующиеся движения: симметричные и равные Походка: нормальная Сенсорная: неповрежденное легкое прикосновение, укол булавкой, вибрация, проприоцепция в стопах двусторонняя. Romberg отрицательный; походка несколько неустойчивая из-за проблем со зрением Рефлексы: бицепсы, трицепсы, brachioradialis: 2+ B. Надколенник, ахиллес 2+ B; Пальцы ног опущены. |
| Лаборатории, изображения и другие данные: | Na 138, C1 106, Bun 13, Glu 99, K 4.5, CO2 25, CR 1.9, WBC 11, PLT 597, HgB 13,5, MCV КТ головы: несколько новых четко разграниченных инфарктов в затылочно-теменной области. Нет CXR: инфильтрата нет; уплощенные диафрагмы с обеих сторон, соответствующие ХОБЛ. ЭКГ: фибрилляция в 72 года. Нет острых изменений зубца ST или других результатов, отличных от исследования. |
| Оценка и план: | Мужчина 65 лет с острым дефицитом поля зрения, характерным для эмболии. Следует отметить, что, поскольку последняя известная нормальная ситуация была> 24 часов назад, он находится за окном, чтобы получить
|

 Анатомия и физиология человека
Анатомия и физиология человека