у девочек и взрослых, симптомы, причины, лечение, кандидозный, атрофический, хронический, острый
На чтение 10 мин.
Вульвовагинит – заболевание воспалительного характера, чаще всего встречающееся у девочек и пожилых женщин. Ему характерно поражение стенок влагалища и наружных половых органов.
Описание болезни
Вульвовагинит – воспаление влагалища, его преддверия и малых половых губ. Согласно МКБ-10 код болезни – N76.0.
Характеризируется типичными для воспаления изменениями эпителия. Отмечается гиперемия, отек, локальное повышение температуры. На фоне этих изменений появляется болезненность, зуд, жжение.
Зачастую ткани воспаляются из-за заражения микробной инфекцией. Она раздражает слизистую оболочку, а продукты ее жизнедеятельности активируют иммунную реакцию, которая вызывает воспаление. Чаще всего возбудителями являются: кишечная палочка, стафилококки, стрептококки, гонококки, протея, грибок Кандида.
Патология достаточно распространенная в гинекологии. Чаще болеют в детском возрасте и пожилые женщины. Половая система у детей еще формируется, слизистая оболочка слишком нежная и уязвимая. Микрофлора не обеспечивает органы необходимым количеством молочной кислоты.
В пожилом возрасте из-за возрастных изменений снижается сопротивляемость организма. Гормональный дисбаланс, опущение и выпадение матки, геморрой и другие хронические заболевания способствуют развитию вульвовагинита.
Опасность этого состояния зависит от особенностей его возбудителя. Зачастую, вульвовагинит не опасен, но в редких случаях возможно его тяжелое течение с развитием осложнений.
Причина патологии
Учитывая, что диагноз развивается из-за заражения инфекцией, основная причина вульвовагаинита – несоблюдения личной гигиены и отсутствие профилактики ИППП. Можно выделить распространенные факторы воспалительной реакции:
- нарушение правил интимной гигиены;
- незащищенный секс;
- хронические патологии: сахарный диабет, гипотериоз;
- снижение иммунитета;
- детские инфекции: скарлатина, корь;
- травмы;
- беременность, роды, аборты;
- заболевания органов ЖКТ;
- гиповитаминоз.
Важно! С младенческого возраста девочек необходимо подмывать в направлении от лобка к анусу. Это предотвратит распространение микрофлоры ЖКТ на слизистую половой системы.
Слишком частое посещение душа пагубно воздействуют на микрофлору. Снижение количества лакто- и бифидобактерий способствуют чрезмерному росту болезнетворных микроорганизмов.
Классификация
В зависимости от течения и длительности вульвовагинита, его возбудителя, гинекологи выделяют несколько его форм. Это позволяет им подобрать эффективные препараты для его купирования и предупредить рецидив. Выделяют три варианта течения заболевания:
- Острое течение – продолжительность до 1 месяца. Характеризируется ярко выраженной симптоматикой. Возможно полное выздоровление.
- Подострое – от 1 до 3 месяцев. Происходит угасание симптомов и стойкие изменения на поверхности тканей, рубцевание эпителия.
- Хроническая – длительность более 3 месяцев. Возможно угасание симптомов, но воспалительный процесс не останавливается, приводя к развитию стойких структурных изменений. Волнообразное течение с периодами ремиссий и обострений. Может осложниться краурозом вульвы – рубцеванием и образованием фиброза. Эпителий теряет свою эластичность и способность растягиваться.
Возбудителей заболевания делят на:
- неспецифические – стрептококки, стафилококки и другие кокково-бациллярные агенты;
- специфические – герпес-вирусная инфекция, трихомонады, хламидии, Кандида, уреоплазма, микоплазма, гонорея, дифтерия, паразиты и другие.
От типа инфекционного агента зависит течение, клиническая картина и дальнейшие терапевтические мероприятия.
Среди множества форм и вариантов диагноза, наиболее распространенными являются кандидозный вульвовагинит, атрофический, аллергический и трихомонадный.
Кандидозный
Из-за чрезмерного роста условно-патогенного грибка возникает кандидоз, либо молочница. Она часто встречается у детей. В норме, небольшое число Кандиды присутствует в нормальной микрофлоре. Ее чрезмерному росту препятствуют лактобактерии. При снижении числа полезной флоры, например из-за приема антибиотиков, возникает молочница. Она проявляется творожистыми выделениями, гиперемией и отеком эпителия. При отсутствии лечении либо на фоне ослабленного иммунитета эпителий покрывается небольшими язвами.
Атрофический
В климактерический период и в менопаузу происходит угасание работы женских репродуктивных органов. Снижается количество вырабатываемого эстрогена. Железы, секретируемые слизь, функционируют неактивно, выделяя недостаточный объем жидкости. Эпителий истончается, становится сухим, на нем появляются микротрещины и язвы. Недостаточное количество секрета и повреждения – благоприятный фон для заражения инфекцией.
Аллергический
При попадании аллергена на слизистые покровы влагалища возникает гиперреакция иммунной системы. Она посылает в пораженный участок специфические клетки – медиаторы воспаления. Именно они вызывают отек, гиперемию, локальное повышение температуры и боль.
Аллергия может развиться на любой компонент средств личной гигиены, стиральный порошок, лекарство. Зачастую аллерген попадает непосредственно на половые органы, но патологическая реакция может развиться и при употреблении аллергена в пищу.
Трихомонадный
Вагинальная трихомонада – простейшее жгутиковое одноклеточное животное. Вызывает трихомониаз, который практически всегда осложняется вульвовагинитом. Инфицирование происходит во время незащищенного полового акта с носителем трихомонады. В редких случаях возможен контактно-бытовой путь заражения.
Важно! Особое внимание трихомониазу уделяется из-за его осложнений. Если не пройти этиотропную терапию у женщин развивается бесплодие.
Симптомы
Клинические симптомы во многом зависят от возбудителя. Жалобы, которые встречаются почти у всех больных, следующие:
- отек;
- зуд;
- жжение;
- боль во время секса;
- тянущие боли в животе;
- дискомфорт;
- изменение характера секрета.
Пациентки с молочницей жалуются на появление творожистых густых выделений в виде хлопьев. Они покрывают кожные покровы и стенки влагалища. При этом отмечается сильное жжение, зуд и боль.
При атрофии основными жалобами является сухость, разглаживание и истончение слизистой. Больные отмечают повышенную чувствительность эпителия.
Если вульвовагинит вызван аллергическим агентом, быстро развиваются симптомы, увеличивается объем выделений. Они приобретают более жидкую консистенцию, прозрачные. Выраженный отек и зуд – основные жалобы больных.
Причиной обращения к врачу при трихомониазе обильные, гнойного характера выделения. Пенистые, зеленого, желтоватого или коричневого цвета, они сопровождаются гиперемией и отеком, дискомфортом во время полового акта. Также многие больные жалуются на тянущие боли внизу живота.
Основная причина обращения к детскому гинекологу – сильный зуд. Дети младшего возраста еще не умеют терпеть его, и могут расчесывать кожные покровы до ран. Родители замечают белесоватый налет на половых органах, покраснение кожи вокруг. При вовлечении в воспалительный процесс мочевыводящих путей возникают режущие боли во время мочеиспускания.
Важно! Иногда родители принимают действие ребенка за раннюю мастурбацию. Пытаясь найти этому психологическую причину, либо не уделяя особого внимания, диагноз прогрессирует. Важно при появлении любых изменений показать ребенка детскому гинекологу.
Симптомы хронического вульвовагинита
Хроническая форма обычно протекает бессимптомно либо не выражено. Больные жалуются на появление неприятного запаха, тянущие и ноющие боли в животе, дискомфорт во время секса. Объем выделений может уменьшиться. Они становятся желтоватыми либо коричневыми.
Хронический процесс в детском возрасте приводит к срастанию либо слипанию половых губ.
Во взрослом возрасте теряется эластичность стенок влагалища и его преддверия, из-за чего секс сопровождается болью и дискомфортом. Это происходит из-за рубцевания микротрещин и язв, в результате нормальный эпителий замещается рубцовой тканью.
Диагностика
Диагноз устанавливает врач гинеколог либо детский гинеколог. Диагностика включает в себя осмотр пораженных структур. Основной метод диагностики – бактериологическое и микроскопическое исследование выделений. Они позволяют определить возбудителя и признаки воспаления: увеличение числа лейкоцитов и лимфоцитов.
Детей обязательно обследуют на наличие в организме паразитов.
УЗИ органов малого таза позволяет оценить состояние и функционирование яичников. Этот метод особенно значим при атрофическом вульвовагините.
Иммунологические методы позволяют выявить аллерген. При необходимости, проводят кольпоскопию либо вагиноскопию.
Лечение
Как вылечить заболевание? Препараты и процедуры назначают только после диагностики и определения причины возникновения диагноза. Выбор медикаментов зависит от типа инфекции, возраста пациентки, симптомов.
Зачастую используют следующие группы препаратов:
- антибактериальные – подавляют бактерии и микробную инфекцию. Назначают Трихопол, Мирамистин, Метранидозол и другие антибиотики. Они эффективны при трихомониазе;
- антисептики – подавляют неспецифическую микрофлору. Применяют растворы на основе целебных трав, например ромашку лекарственную, чабрец и другие. Хлоргексидин используют для спринцевания;
- противогрибковые – для подавления Кандиды используют Флюконазол, Клотримазол, Нистатин. Препараты выпускаются в виде таблеток, капсул и вагинальных свечей;
- противогельминтные препараты – показаны при воспалении, вызванном гельминтами. Используют медикаменты общего действия, таблетки, капсулы либо сиропы. Используют Пирантел или другие противопаразитарные средства.
Помимо этиотропной терапии, назначают средства для подавления неприятных симптомов. Нестероидные противовоспалительные лекарства снимают отек и боль. Для этого зачастую используют вагинальные свечи, например Диклофенак, Индометацин.
Сильную аллергию купируют антигистаминными вагинальными свечами, в состав которых входит Преднизолон.
Для восстановления слизистой используют медикаменты с регенерирующим действием, например облепиховые свечи.
Применение комбинированных препаратов позволяет устранить сразу несколько возбудителей и купировать воспаление. Например, свечи Тержинан обладают антибактериальным, противогрибковым и противовоспалительным действием.
Для санации больным назначают спринцевание с антисептическими растворами. Также используют тампоны с заживляющими мазями.
Пациенткам, у которых определяются возрастные и гормональные изменения, назначают заместительную гормональную терапию.
На весь период лечения необходим половой покой. Партнер также должен пройти лечение.
Народное лечение зачастую не берет во внимание особенности возбудителя. Они могут подавить патологический процесс, что принимают за выздоровление. Из-за этого заболевание приобретает хроническое течение.
Важно! Лечить вульвовагинит может только врач после проведения диагностических процедур. Самолечение может стать причиной осложнений.
Лечение у девочек
В детском возрасте болезнь возникает из-за нарушения правил личной гигиены и снижения иммунитета.
Зачастую, у девочек диагностируют неспецифическую микрофлору, которую удается подавить без антибиотиков. Для подавления патогенной флоры назначаются антисептические ванночки на травяной основе. Используют ромашку, чабрец, крапиву, дуб, календулу. Родители обязательно тщательно следят за гигиеной ребенка.
При необходимости врач назначает антигистамины. Для нормализации микрофлоры используют пробиотики. С помощью витаминных и минеральных комплексов, иммуномодуляторов и стимуляторов повышают иммунитет ребенка.
Физиотерапевтические процедуры ускоряют выздоровление девочки, укрепляют организм, препятствуя повторное заболевание.
Обратите внимание! Во время обследования и лечения девочки необходимо уделять внимание ее психическому состоянию. Родителям важно морально подготовить ее к посещению специалиста и объяснить о необходимости лечебных процедур.
Осложнения
При своевременном обращении за медицинской помощью зачастую удается добиться полного выздоровления без развития осложнений. Они развиваются только, если процесс перешел в хроническую стадию. Вульвовагинит может стать причиной следующих опасных и тяжелых состояний:
- сращение влагалища у взрослых пациенток;
- синехии у ребенка;
- распространение инфекции на другие органы: матку, яичники, мочевой пузырь, почки и другие;
- сальпингит, эндометрит;
- нарушение функционирования желез;
- образование кист;
- бесплодие.
Особую опасность патология несет беременным женщинам. Беременность может прерваться на любом сроке, возможны преждевременные роды. Проникновение инфекции в полость матки приводит к заражению плода. В таком случае может родиться ребенок с пороками, в тяжелом состоянии, вплоть до мертворождения.
Во время родовой деятельность повышен риск травматизации родовых путей, разрывы.
Профилактика
Соблюдение правил интимной гигиены, включающие в себя применение специальных гигиенических средств, поможет предотвратить рост болезнетворной флоры. Нижнее белье следует выбирать из натуральных тканей, свободного кроя.
Справка! Гинекологи не рекомендуют носить стринги. Такой вариант белья является причиной распространения бактерий из органов ЖКТ во влагалище.
Профилактика ИППП позволит избежать венерических инфекций, которые также способствуют развитию заболевания.
Для профилактики раннего вульвовагинита родителям необходимо научить ребенка правилам интимной гигиены. Стирать детские вещи следует отдельно от взрослых с использованием гипоаллергенного порошка. Соблюдение режима дня, правильное питание, содержащее в себе кисломолочные продукты, ежедневные прогулки на свежем воздухе, физические упражнение и закалывание укрепят детский организм.
Женщинам любого возраста рекомендуется регулярно посещать гинеколога не менее 1 раза в год. Это позволит своевременно установить диагноз и предотвратить развитие осложнений.
Источники:
Анкирская А.С. Неспецифические вагиниты. // Клин, микробиол. и антимикроб, тер. 2000. — 2(17).
Богданова Е.А. Воспалительные заболевания вульвы и влагалища у девочек.//Гинекология. 1999. — Т. 1. — №3.
Гуркин Ю.А., Гоготадзе И.Н. Расширение терапевтических возможностей при лечении вульвовагинитов у девушек. //Гинекология. 2000. -Т.2. — № 1.
Кира К.Ф. Инфекции и репродуктивное здоровье. // Журн. акуш. и женск. болезней. 1999. — №3.
Уварова Е.В., Султанова Ф.Ш. Влагалище как микроэкосистема в норме и при воспалительных процессах гениталий различной этиологии. // Гинекология. 2002. -Т.4. — №4.
Гаспарян Н.Д Эффективность лечения острого кандидозного вульвовагинита у женщин репродуктивного возраста / Н.Д. Гаспарян и др. // Мать и дитя: материалы IX Рос. науч. форухма. 2007.
Вульвит у женщин: симптомы, причины, лечение
Воспаления влагалища
Вульвит представляет собой воспалительный процесс, который затрагивает вульву (наружные женские половые органы). Это заболевание широко распространено и может поражать не только взрослых женщин, но и маленьких девочек, а также пациенток пожилого возраста. Во всех случаях симптомы недуга одинаковые. При вульвите воспаляются большие и малые половые губы, преддверие влагалища, клитор и девственная плева (у девушек, не живущих половой жизнью). Также заболевание характеризуется появлением зуда и жжения в области наружных гениталий, отека и покраснения половых губ, возникновением болей и обильных выделений.
1
Причины
Причиной развития вульвита являются условно-патогенные бактерии, которые не вызывают негативных симптомов на фоне высокого иммунитета. Кроме того, воспаление вульвы провоцируют половые инфекции и крайне редко – микобактерии туберкулеза.
Для того чтобы развился воспалительный процесс, необходимы предрасполагающие факторы – снижение иммунитета и повреждение слизистой оболочки наружных половых органов.
Довольно часто появление вульвита у женщин происходит на фоне вагинита или кольпита. Также патологический процесс бывает следствием эндокринных нарушений, несоблюдения интимной гигиены, травмирования вульвы, генитальных и экстрагенитальных недугов.
Спровоцировать заболевание могут:
- инфекции мочевыводящих путей;
- гепатит, желтуха;
- недержание мочи;
- гельминтозы;
- детские инфекционные болезни;
- частые ангины, ОРЗ;
- кишечный дисбактериоз;
- различные кожные патологии;
- псориаз.
У девочек вульвит развивается в результате механических, химических и термических факторов, а также при попадании во влагалище инородных предметов. У женщин пожилого возраста заболевание довольно часто является следствием сахарного диабета или цистита.
Еще одна причина воспаления вульвы – себорейный дерматит наружных половых органов. Это редкий недуг неясной этиологии, при развитии которого на слизистой оболочке и коже появляются воспалительные очаги, имеющие различную интенсивность окрашивания и покрытые тонкими корочками.
Спровоцировать вульвит может гнойный гидраденит. Это инфекционное заболевание кожи с длительным течением. У пациенток появляются неприятно пахнущие выделения, которые разъедают слизистую оболочку и кожный покров, приводя к формированию болезненных рубцов.
Желтые выделения у женщин: причины, симптомы и лечение в домашних условиях
2
Формы и виды
Принято различать первичный и вторичный вульвит.
У взрослых женщин первичная форма недуга встречается крайне редко, потому что слизистая оболочка из-за преобладания кислой pH-среды, кисломолочной микрофлоры и нормального гормонального фона более устойчива к различным инфекциям.
Первичный вульвит диагностируется чаще всего у девочек и пожилых пациенток и связан с анатомо-физиологическими особенностями слизистой оболочки вульвы и изменениями, которые происходят в организме из-за низкого содержания женских половых гормонов.
У женщин преклонного возраста во время постменопаузы количество влагалищных выделений значительно снижается, а слизистые покровы становятся тонкими и пересыхают. В результате этого они легко травмируются и становятся уязвимыми для проникновения инфекций.
В детском возрасте слизистая оболочка и кожные покровы вульвы довольно тонкие и легко повреждаются. Микрофлора влагалища у маленького ребенка в основном кокковая, pH – щелочная, а местный иммунитет еще окончательно не сформировался.
Кроме того, вульвит у девочек часто развивается из-за наличия остриц, которые вызывают сильный зуд. Из-за расчесов слизистая оболочка травмируется, и инфекция легко проникает внутрь.
Вторичная форма вульвита встречается значительно чаще. Возникает она в результате раздражения вульвы инфицированной мочой при болезнях мочевыводящих путей или зараженными выделениями из цервикального канала и влагалища.
Различают следующие виды вульвита:
- Кандидозный – заболевание вызывают дрожжеподобные грибки рода Кандида. Вульвит этого типа затрагивает большие и малые половые губы, преддверие влагалища и клитор. Развивается сильное жжение и зуд. Внешне вульва выглядит отечной и покрасневшей, на ней возникает сыпь в виде мелких пузырьков, а на участке между малыми половыми губами образуется творожистая пленка белого цвета.
- Бактериальный – его провоцирует условно-патогенная микрофлора или половые инфекции (хламидии, трихомонады, гонококки). Во время беременности этот вид недуга развивается из-за сниженного иммунитета в результате активизации стафилококковой микрофлоры.
- Язвенный – в этом случае на травмированной слизистой оболочке вульвы образуется налет, после удаления которого остаются язвы. Когда они заживают, довольно часто наблюдается деформация гениталий.
- Атрофический – такой вид патологического процесса характеризуется истончением слизистой оболочки вульвы, что нередко происходит у женщин во время менопаузы.
- Слипчивый – это заболевание неизвестной этиологии, которое наблюдается у девочек до 5-летнего возраста. Характеризуется слипанием малых половых губ.
Почему болит левый яичник у женщин: причины, симптомы и лечение в домашних условиях
3
Симптомы
Клинические признаки недуга зависят от характера его протекания:
- острого;
- хронического.
Для острого вульвита характерно сильное жжение в области наружных половых органов, которое усиливается при ходьбе и мочеиспускании. Отмечается краснота и отек слизистой, возникает мучительный зуд, появляется гнойно-фибринозный налет. В паховой области увеличиваются лимфатические узлы, ощущается боль в нижней части живота и пояснично-крестцовом отделе.
Если инфекция поразила мочеиспускательный канал, то возникают уретрит и цистит. Девочки, больные острой формой, страдают от бессонницы, у них наблюдаются признаки нервной возбудимости.
Хронический вульвит протекает на фоне стихания болей и зуда. Воспалительный процесс на этом этапе переходит на внутренние гениталии, в результате чего появляются скудные выделения, которые сопровождаются жжением. На некоторых участках слизистой оболочки вульвы возникают болезненные гиперемированные очаги.
Неприятный запах из влагалища: причины и лечение в домашних условиях
4
Лечение
Лечение вульвита осуществляется в комплексе, включает общую и местную терапию. При этом не только устраняют воспалительный процесс, то и избавляются от причин, вызвавших его.
Лечение обязательно включает в себя применение антибиотиков, фунгицидов, свечей, мазей и антисептических растворов. Врач назначает лекарственные средства для нормализации микрофлоры влагалища и укрепления иммунитета.
4.1
Свечи, мази и растворы
Для лечения вульвита у женщин в домашних условиях рекомендуется использовать суппозитории, описанные в таблице:
Суппозитории применяют 1–2 раза в сутки, длительность лечения определяет врач. Когда свечи растворяются, то активный компонент начинает равномерно распространяться по слизистой оболочке влагалища и вульвы. Кроме того, препараты используют для профилактики вагинита.
Лечение вульвита проводят также мазями, кремами, гелями. Их рекомендуется наносить на пораженные участки промежности тонким слоем.
Кроме противомикробного эффекта такие препараты обладают смягчающим и увлажняющим действием, поэтому их назначают для терапии атрофической формы недуга:
Лечение вульвита мазями, кремами и гелями способствует быстрому наступлению эффекта. Препараты наносят непосредственно на патологическую область, что сводит к минимуму появление системных побочных эффектов.
Для подмывания и протираний врачи назначают раствор Мирамистин. Это лекарственное средство используют для лечения и профилактики венерических заболеваний, при обострении хронического вульвита, вызванного грамположительной и грамотрицательной флорой.
4.2
Антибактериальная и симптоматическая терапия
Антибиотики при вульвите применяют в том случае, если воспалительный процесс протекает в острой форме и существует риск распространения недуга на влагалище. Используют их и при венерических инфекциях.
Чтобы вылечить неспецифические формы заболевания, врач назначает Амоксиклав три раза в день. В его состав входят амоксициллин и клавулановая кислота, повышающие эффективность препарата.
При трихомониазе показан Трихопол. Эти таблетки используют одновременно с другими антибиотиками во время лечения вульвита. При гонорее и уреаплазме эффективен Азитромицин (Сумамед). Против хламидий применяют Эритромицин.
Симптомы вульвита, такие как боль и зуд, довольно часто становятся причиной раздражительности и бессонницы. Именно поэтому показан прием магния (Магний-B6) и витаминов группы B. Для укрепления иммунитета используют препараты с эхинацеей, например Иммунал.
4.3
Народные способы
Лечить вульвит народными средствами нужно после консультации с врачом. Объясняется это тем, что лекарственные растения не способны справиться с бактериальной инфекцией, и их использование без применения антибиотиков может привести к развитию хронической формы заболевания.
Существуют следующие эффективные рецепты лечения вульвита народными средствами:
- 1 ст. л. круглолистной грушанки заливают стаканом кипятка и настаивают несколько часов. После этого раствор процеживают и делают примочки 2–3 раза в день.
- Готовят крутой отвар ромашки: 20 г сухих цветков заливают стаканом кипятка и процеживают. Добавляют его в раствор для сидячих ванночек.
- 2 ст. л. зверобоя заливают 0,5 л кипятка и оставляют на 2–3 часа. Когда настой остынет, его процеживают и используют для подмывания.
При лечении вульвита следует откорректировать питание. Чтобы уменьшить зуд, нужно отказаться от соленых и острых блюд. Из рациона обязательно исключают сладости и алкоголь.
Нужно соблюдать правила гигиены и воздерживаться от половой близости до наступления выздоровления.
4.4
Особенности вульвита у детей
Основные причины вульвита у грудничков и детей раннего возраста – недостаточная гигиена и пеленочный дерматит. Воспаление может развиться из-за ношения неудобного синтетического белья.
Чаще всего девочек поражает неспецифический вульвит. Заражение трихомонадами, гонококками и другой подобной флорой случается при использовании общего белья или в процессе родов.
Лечение заболевания у грудничков и детей раннего возраста осуществляется следующим образом:
- сидячие ванночки со слабым раствором марганцовки или отваром ромашки;
- подмывания с использованием раствора Цитеал;
- обработка слизистой оболочки вульвы 1%-й мазью с гидрокортизоном, Бепантеном, Левомеколем;
- примочки с оксидом цинка или корой дуба;
- обработка промежности облепиховым, персиковым маслом или средством Витаон Бэби.
Если симптомы заболевания через неделю не исчезают, лечение проводят с помощью антибиотиков. Врач назначает Метронидазол, Эритромицин, Аугментин. Длительность лечения – 5–10 дней.
4.5
Вульвит при беременности и в период лактации
При беременности и во время грудного вскармливания недуг возникает по следующим причинам:
- Гормональный дисбаланс. Из-за изменения гормонального фона происходит снижение иммунитета, нарушается микрофлора влагалища, провоцируя рост патогенных бактерий.
- Обострение хронических заболеваний из-за ослабленной иммунной системы.
- Несоблюдение правил личной гигиены. Избыток или недостаток ухода за половыми органами приводит к развитию вульвита.
- Ношение слишком обтягивающей одежды или белья, изготовленного из синтетических материалов.
- Авитаминоз.
При подозрении на вульвит при беременности нужно незамедлительно начинать лечение, так как патология может спровоцировать выкидыш или стать причиной внутриутробного заражения плода.
Терапию проводят антисептическими растворами, предназначенными для подмывания: Фурацилином, Хлоргексидином, Мирамистином. Если женщина кормит грудью, врач назначает максимально щадящие препараты, чтобы избежать негативного влияния на ребенка через молоко. Это также могут быть растворы Мирамистин, Хлоргексидин. Рекомендуется делать теплые ванночки с лечебными травами, компрессы, примочки.
Профилактика вульвита заключается в том, чтобы соблюдать интимную гигиену и использовать средства защиты от венерических инфекций.
Отек, зуд, покраснение влагалища: причины, методы лечения
Женщины разного возраста временами страдают от отека, опухлости влагалища и неприятных ощущений в области промежности. В таких условиях чрезвычайно важно выяснить причину подобного состояния и определить стратегию лечения.
Покраснение влагалища и его отек наблюдается у представительниц прекрасного пола различного возраста, а также социального статуса.
Зуд и жжение в интимной зоне появляется даже у, на первый взгляд, полностью здоровых представительниц прекрасного пола. В любом случае для решения этой проблемы необходима консультация специалиста.
Опухлость и отек влагалища является патологическим процессом на слизистой, имеющее инфекционно-воспалительную характеристику. Отечность в интимной зоне не во всех случаях полностью затрагивает влагалище. В отдельных ситуациях она располагается снаружи или только внутри шейки матки. Зачастую отек сопровождают неприятные ощущения в промежности, различные слизистые выделения и высыпания.
Причины отека и зуда влагалища
Если опухло влагалище, возникло покраснение и зуд — это верный признак начала воспалительного процесса в интимной зоне. Из-за специфики анатомического строения женских половых органов, существуют высокие риски проникновения болезнетворных бактерий, которые вызывают различные неприятные патологические процессы.
Причины такого состояния могут зависеть от следующих факторов:
- Из-за грубого секса происходит травмирование слизистой оболочки влагалища, которая теряет свои защитные функции перед патогенными микроорганизмами. Чаще всего, это связано с тем, что влагалище не успело выделить достаточного количества смазки перед непосредственным совокуплением;
- При применении некоторых косметических средств возможно возникновение аллергических реакций в районе промежности. Помимо отека, женщина может ощущать жжение и зуд. Аллергические реакции у женщин могут возникать не только на шампуни и мыло, но и на презервативы и даже мужское семя;
- Ношение нижнего белья, которое уже, чем нужно. При частом использовании слишком узкого белья происходит нарушение циркуляции крови в области половых органов. Из-за усиленного трения в этой зоне наблюдается травмирование тканей, что провоцирует возникновение воспаления.
- Также причиной недуга могут быть гинекологические и инфекционные заболевания.
Бартолинит
Бартолинит — это воспалительный процесс, затрагивающий бартолиновую железу, которая располагается в районе входа во влагалище. Этот диагноз часто ставится, если у женщины опух вход во влагалище. Возникшая припухлость приводит к уменьшению прохода выводящих путей, что вызывает раздражение возле влагалища. Воспалительный процесс начинается на фоне проблем с оттоком секрета железы. Чаще всего эта патология развивается на фоне инфекций, которые передаются при половом контакте. Бартолинитом чаще всего страдают женщины возрастом от 22 до 36 лет. Болезнь может возникнуть в результате развития сразу нескольких патогенных микробных процессов.
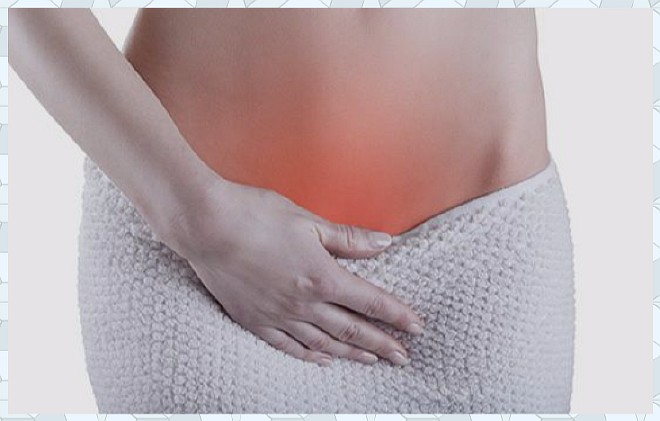
Бартолинит неплохо поддается лечению, правда существует возможность его перерождения в хроническую форму. Такие пациентки направляются в стационар для прохождения лечения с помощью курса антибиотиков. В некоторых случаях назначают местное физиотерапевтическое лечение воспаления. Если речь идет о хроническом воспалении с нагноением, то лечение предполагает хирургическое вмешательство.
Вагинит
Если опухает вагина, то чаще всего причина такого состояния заключается в вагините. Вагинит может приобретать как специфическую, так и неспецифическую форму. Специфическая форма провоцируется патогенными микроорганизмами. Неспецифическая форма вагинита представляет собой чрезмерное размножение естественной микрофлоры слизистой оболочки женских гениталий. При этом заболевании половые губы женщин могут набухать и краснеть, также наблюдается отечность и зуд.
Вагинит лечится путем использования антибиотиков, специальных антисептических средств и общеукрепляющих препаратов, стимулирующих иммунную систему. Для определения неспецифической или специфической формы заболевания используют специальное бактериологическое исследование.
Вульвит
Частой причиной отека влагалища является вульвит. Это заболевание является воспалительным процессом, затрагивающим слизистую гениталий. В некоторых случаях воспаление может перейти во внутрь влагалища.
Отек вульвы, покраснение половых губ и зуд, все это признаки вульвита. Заболевание лечится при использовании антибиотиков совместно с противогрибковыми препаратами. Для улучшения состояния на начальной стадии развития заболевания допускается использование травяных отваров и слабых растворов марганцовки.
Кольпит
Часто к гинекологам женщины обращаются с таким заболеванием, как вагинальный кольпит. При этой патологии наблюдается гиперемия влагалища, а также его отечность. Воспаление на слизистой влагалища возникает на фоне размножения патогенной микрофлоры. При попытке прикоснуться к воспаленной области наблюдаются кровянистые выделения. Также, при этой болезни, выделения могут иметь белый цвет с вкраплением гноя. Отек не единственный симптом данной патологии, женщины наблюдают у себя раздражение в области промежности, зуд, а также боль.
Молочница – кандидоз

Нередки случаи, когда зуд в интимной зоне женщин спровоцирован таким неприятным явлением, как кандидоз. Данное заболевание возникает на фоне активного размножения грибковых бактерий.
Некоторые женщины, помимо традиционных симптомов таких, как белые выделения, отмечают отек в области половых органов. Зачастую набухание в области промежности связано с зудом и раздражением, возникающими на фоне патологии.
Молочница у женщин лечится путем применения противогрибковых препаратов местно и вовнутрь. Лишь такая комбинированная терапия может принести положительный результат.
Аллергия на сперму
На фоне общего ослабления иммунной системы у представительниц прекрасного пола нередко возникают различного рода аллергические реакции. В отдельных редких случаях аллергия может появиться даже на мужскую сперму.
При попадании семени на поверхность кожи вокруг влагалища либо же при семяизвержении вовнутрь, влагалище может сильно опухнуть, что сопровождается раздражающим зудом. Это и есть появление аллергической реакции.
Также некоторые женщины отмечают раздражение на коже при попадании на нее спермы. В ряде случаев это происходит из-за особенностей кожного покрова, который особо чувствителен к компонентам, входящим в состав спермы.
Если после попадания спермы кожа вокруг влагалища распухла сильный положительный эффект могут принести противоаллергические препараты, которые помогают быстро устранить все внешние проявления.
Отек влагалища после родов
Нередки случаи, когда женщина наблюдает отек влагалища после рождения ребенка. Зачастую он сам проходит в течение первых двух-трех месяцев после родов. Если же новоиспеченная мама испытывает в связи с этим дискомфорт, зуд и болезненные ощущения, то ей стоит незамедлительно обратиться к врачу для лечения вирусной болезни.
Отек и зуд влагалища при беременности

Женщина, находящаяся в положения должна знать о том, что в норме влагалище чесаться не должно. Именно по этой причине, если будущая мама наблюдает неприятный зуд в интимной зоне или покраснение, опухание, то требуется пройти осмотр у врача и сдать соответствующие анализы на патогенную микрофлору. Если пренебречь этой рекомендацией, то ситуацию можно довести до развития серьезного заболевания, которое может негативно сказаться не только на процессе вынашивания ребенка, но и отрицательно повлиять на сам плод.
Отек влагалища после китайского фитотампона
Сейчас в интернете активно рекламируются китайские фитотампоны, которые якобы способны решить большинство проблем с женским здоровьем. В действительности, они не обладают никакими полезными свойствами, а даже, наоборот, становятся причиной отечности во влагалище.
Использование этого средства вызывает воспаление половых органов, что может привести к по-настоящему печальным последствиям вплоть до удаления яичников и матки.
Симптомы и признаки
Любое покраснение вокруг влагалища в интимной зоне у женщин без выделений и без запаха, а также зуд и отек является свидетельством наличия какого-то заболевания. При первых проявлениях таких симптомов необходимо незамедлительно обращаться врачу. Началом воспалительного процесса в промежности является покраснение.
Особенно опасными считаются внешние проявления, когда чешется кожа в интимной зоне, опухает влагалище и наблюдается краснота при входе во влагалище. Любое покраснение, боли внизу живота и белые творожистые выделения— признаки развития бактериальной или же грибковой патологии.
Каждая женщина должна понимать, что если у нее чешутся половые губы или она наблюдает зуд во влагалище, опухание, то это все может являться комплексом симптомов заболевания.
Зачастую дискомфорт и зуд в области половых губ свидетельствует о развитии патогенной микрофлоры, что в итоге перерастает в воспалительный процесс.
Как избавиться от недуга?
Диагностика и медикаментозное лечение
При диагностике подобных состояний берут мазок на микрофлору для определения возбудителя инфекции. Зачастую анализы и мазок указывают на то, что виновником заболевания и инфекции является микрофлора кокки.

Если у женщины опухло влагалище, ощущение сухости, зуда и воспаления в интимном месте, то ей для начала рекомендуется обратиться к гинекологу для определения точного диагноза и причин, вызвавших такое состояние.
Именно это врач назначает необходимые лекарственные препараты, направленные на борьбу с заболеванием. Лечение таких состояний сопровождается использованием антибиотиков, антибактериальных препаратов и направлено на борьбу с патогенными микроорганизмами. Также часто применяют специальные вагинальные свечи, снимающие воспаление и отечность.
Опыт народной медицины
Раздражение на влагалище можно устранить не только с помощью медикаментозных средств, но и некоторыми домашними уловками. Для этого достаточно регулярно делать спринцевание отварами из лекарственных трав или содовым раствором. Таким способом можно за несколько дней избавиться от неприятного зуда и отеков.
Отек влагалища можно снять, используя некоторые рецепты народной медицины. Для этого достаточно использовать теплый отвар из ромашки, шалфея и календулы. Все эти травы необходимо измельчить и залить на час кипятком. После этого в готовый отвар добавляется настойка коры дуба и несколько ложек масла календулы. Полученная смесь используется в качестве примочки три раза в день.

Содовый раствор. Развести чайную ложку соду в стакане с теплой кипяченой водой и спринцеваться несколько раз в день специальной грушей.
Очень хорошо помогает раствор буры у глицерине — дешевый аптечный препарат. После спринцевания травами, достаточно смазать аптечным раствором полость влагалища.
Профилактические меры
В основе профилактики отека и зуда влагалища лежат элементарные принципы индивидуальной гигиены, использование защитных интимных средств и плановое посещение гениколога.
В особенности важна гигиена малышей, ведь детский организм неспособен эффективно бороться с болезнетворными бактериями. Правильный уход за девочками помогает сохранить их репродуктивное здоровье.
Как снять отек вульвы
Женщины разного возраста временами страдают от отека, опухлости влагалища и неприятных ощущений в области промежности. В таких условиях чрезвычайно важно выяснить причину подобного состояния и определить стратегию лечения.
Покраснение влагалища и его отек наблюдается у представительниц прекрасного пола различного возраста, а также социального статуса.
Зуд и жжение в интимной зоне появляется даже у, на первый взгляд, полностью здоровых представительниц прекрасного пола. В любом случае для решения этой проблемы необходима консультация специалиста.
Опухлость и отек влагалища является патологическим процессом на слизистой, имеющее инфекционно-воспалительную характеристику. Отечность в интимной зоне не во всех случаях полностью затрагивает влагалище. В отдельных ситуациях она располагается снаружи или только внутри шейки матки. Зачастую отек сопровождают неприятные ощущения в промежности, различные слизистые выделения и высыпания.
Причины отека и зуда влагалища
Если опухло влагалище, возникло покраснение и зуд — это верный признак начала воспалительного процесса в интимной зоне. Из-за специфики анатомического строения женских половых органов, существуют высокие риски проникновения болезнетворных бактерий, которые вызывают различные неприятные патологические процессы.
Причины такого состояния могут зависеть от следующих факторов:
- Из-за грубого секса происходит травмирование слизистой оболочки влагалища, которая теряет свои защитные функции перед патогенными микроорганизмами. Чаще всего, это связано с тем, что влагалище не успело выделить достаточного количества смазки перед непосредственным совокуплением;
- При применении некоторых косметических средств возможно возникновение аллергических реакций в районе промежности. Помимо отека, женщина может ощущать жжение и зуд. Аллергические реакции у женщин могут возникать не только на шампуни и мыло, но и на презервативы и даже мужское семя;
- Ношение нижнего белья, которое уже, чем нужно. При частом использовании слишком узкого белья происходит нарушение циркуляции крови в области половых органов. Из-за усиленного трения в этой зоне наблюдается травмирование тканей, что провоцирует возникновение воспаления.
- Также причиной недуга могут быть гинекологические и инфекционные заболевания.
Бартолинит
Бартолинит — это воспалительный процесс, затрагивающий бартолиновую железу, которая располагается в районе входа во влагалище. Этот диагноз часто ставится, если у женщины опух вход во влагалище. Возникшая припухлость приводит к уменьшению прохода выводящих путей, что вызывает раздражение возле влагалища. Воспалительный процесс начинается на фоне проблем с оттоком секрета железы. Чаще всего эта патология развивается на фоне инфекций, которые передаются при половом контакте. Бартолинитом чаще всего страдают женщины возрастом от 22 до 36 лет. Болезнь может возникнуть в результате развития сразу нескольких патогенных микробных процессов.
Бартолинит неплохо поддается лечению, правда существует возможность его перерождения в хроническую форму. Такие пациентки направляются в стационар для прохождения лечения с помощью курса антибиотиков. В некоторых случаях назначают местное физиотерапевтическое лечение воспаления. Если речь идет о хроническом воспалении с нагноением, то лечение предполагает хирургическое вмешательство.
Вагинит
Если опухает вагина, то чаще всего причина такого состояния заключается в вагините. Вагинит может приобретать как специфическую, так и неспецифическую форму. Специфическая форма провоцируется патогенными микроорганизмами. Неспецифическая форма вагинита представляет собой чрезмерное размножение естественной микрофлоры слизистой оболочки женских гениталий. При этом заболевании половые губы женщин могут набухать и краснеть, также наблюдается отечность и зуд.
Вагинит лечится путем использования антибиотиков, специальных антисептических средств и общеукрепляющих препаратов, стимулирующих иммунную систему. Для определения неспецифической или специфической формы заболевания используют специальное бактериологическое исследование.
Вульвит
Частой причиной отека влагалища является вульвит. Это заболевание является воспалительным процессом, затрагивающим слизистую гениталий. В некоторых случаях воспаление может перейти во внутрь влагалища.
Отек вульвы, покраснение половых губ и зуд, все это признаки вульвита. Заболевание лечится при использовании антибиотиков совместно с противогрибковыми препаратами. Для улучшения состояния на начальной стадии развития заболевания допускается использование травяных отваров и слабых растворов марганцовки.
Кольпит
Часто к гинекологам женщины обращаются с таким заболеванием, как вагинальный кольпит. При этой патологии наблюдается гиперемия влагалища, а также его отечность. Воспаление на слизистой влагалища возникает на фоне размножения патогенной микрофлоры. При попытке прикоснуться к воспаленной области наблюдаются кровянистые выделения. Также, при этой болезни, выделения могут иметь белый цвет с вкраплением гноя. Отек не единственный симптом данной патологии, женщины наблюдают у себя раздражение в области промежности, зуд, а также боль.
Молочница – кандидоз
Нередки случаи, когда зуд в интимной зоне женщин спровоцирован таким неприятным явлением, как кандидоз. Данное заболевание возникает на фоне активного размножения грибковых бактерий.
Некоторые женщины, помимо традиционных симптомов таких, как белые выделения, отмечают отек в области половых органов. Зачастую набухание в области промежности связано с зудом и раздражением, возникающими на фоне патологии.
Молочница у женщин лечится путем применения противогрибковых препаратов местно и вовнутрь. Лишь такая комбинированная терапия может принести положительный результат.
Аллергия на сперму
На фоне общего ослабления иммунной системы у представительниц прекрасного пола нередко возникают различного рода аллергические реакции. В отдельных редких случаях аллергия может появиться даже на мужскую сперму.
При попадании семени на поверхность кожи вокруг влагалища либо же при семяизвержении вовнутрь, влагалище может сильно опухнуть, что сопровождается раздражающим зудом. Это и есть появление аллергической реакции.
Также некоторые женщины отмечают раздражение на коже при попадании на нее спермы. В ряде случаев это происходит из-за особенностей кожного покрова, который особо чувствителен к компонентам, входящим в состав спермы.
Если после попадания спермы кожа вокруг влагалища распухла сильный положительный эффект могут принести противоаллергические препараты, которые помогают быстро устранить все внешние проявления.
Отек влагалища после родов
Нередки случаи, когда женщина наблюдает отек влагалища после рождения ребенка. Зачастую он сам проходит в течение первых двух-трех месяцев после родов. Если же новоиспеченная мама испытывает в связи с этим дискомфорт, зуд и болезненные ощущения, то ей стоит незамедлительно обратиться к врачу для лечения вирусной болезни.
Отек и зуд влагалища при беременности
Женщина, находящаяся в положения должна знать о том, что в норме влагалище чесаться не должно. Именно по этой причине, если будущая мама наблюдает неприятный зуд в интимной зоне или покраснение, опухание, то требуется пройти осмотр у врача и сдать соответствующие анализы на патогенную микрофлору. Если пренебречь этой рекомендацией, то ситуацию можно довести до развития серьезного заболевания, которое может негативно сказаться не только на процессе вынашивания ребенка, но и отрицательно повлиять на сам плод.
Отек влагалища после китайского фитотампона
Сейчас в интернете активно рекламируются китайские фитотампоны, которые якобы способны решить большинство проблем с женским здоровьем. В действительности, они не обладают никакими полезными свойствами, а даже, наоборот, становятся причиной отечности во влагалище.
Использование этого средства вызывает воспаление половых органов, что может привести к по-настоящему печальным последствиям вплоть до удаления яичников и матки.
Симптомы и признаки
Любое покраснение вокруг влагалища в интимной зоне у женщин без выделений и без запаха, а также зуд и отек является свидетельством наличия какого-то заболевания. При первых проявлениях таких симптомов необходимо незамедлительно обращаться врачу. Началом воспалительного процесса в промежности является покраснение.
Особенно опасными считаются внешние проявления, когда чешется кожа в интимной зоне, опухает влагалище и наблюдается краснота при входе во влагалище. Любое покраснение, боли внизу живота и белые творожистые выделения— признаки развития бактериальной или же грибковой патологии.
Каждая женщина должна понимать, что если у нее чешутся половые губы или она наблюдает зуд во влагалище, опухание, то это все может являться комплексом симптомов заболевания.
Зачастую дискомфорт и зуд в области половых губ свидетельствует о развитии патогенной микрофлоры, что в итоге перерастает в воспалительный процесс.
Как избавиться от недуга?
Диагностика и медикаментозное лечение
При диагностике подобных состояний берут мазок на микрофлору для определения возбудителя инфекции. Зачастую анализы и мазок указывают на то, что виновником заболевания и инфекции является микрофлора кокки.
Если у женщины опухло влагалище, ощущение сухости, зуда и воспаления в интимном месте, то ей для начала рекомендуется обратиться к гинекологу для определения точного диагноза и причин, вызвавших такое состояние.
Именно это врач назначает необходимые лекарственные препараты, направленные на борьбу с заболеванием. Лечение таких состояний сопровождается использованием антибиотиков, антибактериальных препаратов и направлено на борьбу с патогенными микроорганизмами. Также часто применяют специальные вагинальные свечи, снимающие воспаление и отечность.
Опыт народной медицины
Раздражение на влагалище можно устранить не только с помощью медикаментозных средств, но и некоторыми домашними уловками. Для этого достаточно регулярно делать спринцевание отварами из лекарственных трав или содовым раствором. Таким способом можно за несколько дней избавиться от неприятного зуда и отеков.
Отек влагалища можно снять, используя некоторые рецепты народной медицины. Для этого достаточно использовать теплый отвар из ромашки, шалфея и календулы. Все эти травы необходимо измельчить и залить на час кипятком. После этого в готовый отвар добавляется настойка коры дуба и несколько ложек масла календулы. Полученная смесь используется в качестве примочки три раза в день.
Содовый раствор. Развести чайную ложку соду в стакане с теплой кипяченой водой и спринцеваться несколько раз в день специальной грушей.
Очень хорошо помогает раствор буры у глицерине — дешевый аптечный препарат. После спринцевания травами, достаточно смазать аптечным раствором полость влагалища.
Профилактические меры
В основе профилактики отека и зуда влагалища лежат элементарные принципы индивидуальной гигиены, использование защитных интимных средств и плановое посещение гениколога.
В особенности важна гигиена малышей, ведь детский организм неспособен эффективно бороться с болезнетворными бактериями. Правильный уход за девочками помогает сохранить их репродуктивное здоровье.
Покраснение и зуд в интимной зоне – проблема, с которой сталкиваются многие женщины. Очень важно в таком случае выяснить, почему появилась сыпь, или опухло и чешется влагалище. Ведь причиной может быть серьезное инфекционное заболевание. Паниковать не стоит, потому что одинаковые симптомы появляются и при совсем безобидных факторах, но и самолечением заниматься нельзя. Нужна профессиональная диагностика.
Непатологические причины отека и зуда половых губ
Образ жизни, привычки, предпочтение определенных блюд могут вызывать зуд и набухание в интимной зоне. Эти причины не опасны, если их выявить вовремя и устранить.
Раздражение после бритья и эпиляции
Появление зуда может быть спровоцировано неправильно выполненной депиляцией. Перед удалением волос надо хорошо распарить кожу, нанести гель, сбривать волосы по направлению роста. Потом можно удалить оставшиеся «пеньки», двигаясь в обратную сторону. После процедуры следует нанести успокаивающий лосьон.
Что касается лазерной, а также ELOS эпиляции, то луч не только разрушает волос, но и повреждает здоровые клетки эпидермиса. На время регенерации тканей зуд и небольшой отек в интимной зоне у женщин – нормальное явление. Спровоцировать появление таких симптомов может и мазь с лидокаином, нанесенная перед процедурой. В большинстве случаев покраснение исчезает в течение суток.
Травмы после полового акта
Неправильное использование игрушек для взрослых, грубые действия, повышенная сухость слизистой могут вызвать появление микротрещин. Во время заживления поврежденный участок опухает и зудит. Также нарушение целостности кожного покрова сопряжено с риском инфицирования.
Несоблюдение правил использования прокладок и тампонов
Дополнительное удобство, представленное такими средствами гигиены, может стать причиной дискомфорта в области гениталий. Редкая смена прокладок и тампонов ведет к размножению бактерий, воспалительному процессу.
Синтетическое нижнее белье
Красивая кружевная отделка, яркие цвета и рюши могут спровоцировать раздражение. Если опухли и зудят половые губы после обновки белья, скорее всего, причина именно в нем.
Перегрев
Слишком горячая вода во время принятия ванны, загар без купальника, вспотевание летом или в холодную пору при неправильно выбранном гардеробе раздражают кожу. Зуд, жжение, слабая припухлость в интимной зоне у женщин в этом случае быстро проходят, если обеспечен правильный уход.
Переохлаждение
Одежда, не соответствующая поре года и погоде, не выполняет свои функции и не защищает половые органы от холода. Мороз, пронизывающий ветер раздражают кожу с последующим дискомфортом на несколько дней. При легком переохлаждении заметны непродолжительные «колики», в худшем случае в промежности будет все красное, отекшее и зудящее.
Патологические состояния
Если легкое раздражение проходит быстро и, в большинстве случаев, без применения медикаментов, то болезни разной этиологии требуют профессионального лечения после грамотной диагностики.
Аллергия и дерматит
Провоцируют недуг местные и системные факторы. К первой группе относятся химические компоненты стирального порошка, геля для интимной гигиены, кремов, смазок, тампоны и прокладки низкого качества, презервативы.
Системные факторы включают фармацевтические препараты, поступающие внутрь путем инъекций или в виде таблеток, продукты, вдыхаемые химикаты. Чаще всего на раздражители реагируют слизистые. Поэтому, если опух и чешется клитор – это не повод паниковать о возможной половой инфекции.
Сопутствующими симптомами аллергии являются мелкие прыщики в интимной зоне, повышенное образование секрета.
Стресс
Раздражение нервных окончаний не вызывает боли в силу легких импульсов. Но зуд при этом вполне ощутимый, а иногда труднопереносимый. Интенсивность симптомов зависит от организма женщины и тяжести переживаний.
При сильном стрессе ощутимый дискомфорт выступает как катализатор и даже оказывает положительный эффект. На некоторое время женщина отвлекается от нависших нерешенных проблем, чтобы избавиться от появившегося дискомфорта в интимной зоне.
Вульвит и вульвовагинит
Это воспалительный процесс, при котором дополнительными симптомами являются выделения белого или зеленоватого оттенка, боли при мочеиспускании, отек гениталий.
Патология встречается как у женщин, так и детей. Причиной воспаления у девочек чаще всего является неправильная гигиена, переохлаждение, травмы. У взрослых к этому стоит добавить беспорядочные половые связи, аборты.
Лобковые вши
Инфицирование происходит при интимной близости, бытовом контакте с больным человеком. Выявить проблему можно самостоятельно, обнаружив паразитов или следы от укусов. Кроме сильного зуда и красных точек других симптомов обычно нет. При сильном расчесывании появляется отек на внешних губах и лобке.
Дисбактериоз влагалища
В области гениталий различные микроорганизмы создают защитный барьер от проникновения инфекции. Если опухли малые губы, и чешутся большие, возможно, нарушен баланс, произошло замещение полезных бактерий болезнетворными.
Вызвать дисбактериоз способны неправильное питание, недостаточная гигиена, стресс.
Венерические заболевания
Разные инфекции могут выражаться одинаково: зуд, желтоватые или зеленоватые выделения, жжение при мочеиспускании, слабость, температура. Некоторые венерические заболевания протекают бессимптомно и несут серьезную угрозу воспаления уретры, шейки матки, матки.
Самостоятельно ЗППП лечить опасно. Даже стихание симптомов не свидетельствует о выздоровлении, в большинстве случаев болезнь переходит в хроническую форму.
Гормональные изменения
Дискомфорт в интимной зоне у женщин может проявляться и при правильном питании, тщательной гигиене, соблюдении культуры половых отношений. Всему виной гормональные изменения в определенный период.
- При беременности усиливается кровоснабжение тканей, и будущие мамы недоумевают, почему опухли половые губы, появился зуд, если результаты анализов хорошие, и соблюдены все рекомендации. Просто повышается чувствительность слизистой, проявляющаяся в остром реагировании даже на привычный гель.
- Во время климакса уменьшается выработка эстрогенов, появляется сухость, жжение.
- Перед менструацией усиливается кровоснабжение слизистой, и внезапно появившийся дискомфорт также быстро и проходит. Это явление носит циклический характер.
Другие причины
Дополнительных факторов, вызывающих дискомфорт в интимной зоне у женщин, очень много. Одни абсолютно безобидны, другие опасны. Можно упомянуть лишь основные.
- Кожные заболевания. У человека шелушатся и чешутся разные участки тела. Гениталии не являются исключением.
- Патологии внутренних органов и эндокринные заболевания. При сахарном диабете на половых губах появляются трещинки из-за повышенной сухости. При раздражении мочой зуд усиливается. Не меньший дискомфорт женщина ощущает при заболеваниях печени, почек, сердца, дисбактериозе кишечника.
- Бартолинит. Патология на начальном этапе проявляется отеком и зудом. Поэтому если опухла половая губа и чешется с одной стороны, возможно, это воспаление бартолиновой железы.
- Генитальный герпес. Инфекция может долго «дремать» в организме и проявиться при благоприятных для себя условиях: снижении иммунитета, нехватке витаминов, переохлаждении, простуде.
Основными симптомами являются сгруппированные водянистые пузырьки, подергивание изнутри и сильный зуд.
- Опухоль. Образование раковых клеток может сначала не вызывать подозрений. И главная проблема в том, что женщины пытаются справиться с легким зудом самостоятельно вместо того, чтобы пройти обследование.
- Гельминты. Глисты могут попасть на половые губы из заднего прохода и оставить продукты жизнедеятельности.
- Грибковые поражения. Основными симптомами патологии являются отек половых губ, зуд, обильные белые выделения с кислым запахом.
Диагностика
Одинаковые симптомы могут быть признаком разных заболеваний, и многие требуют не только визуального, но и лабораторного, инструментального обследования.
На первом приеме врач собирает анамнез, выясняет нюансы образа жизни, предпочтений в питании пациентки, потом осматривает ее и решает, нужны ли дополнительные исследования:
- анализ кала позволяет выявить гельминтов,
- мазок показывает природу грибковой инфекции,
- анализ крови позволяет выявить венерические инфекции,
- биопсия необходима при подозрении на новообразование.
При необходимости может потребоваться консультация других специалистов, обследование и лечение по их профилю.
За 3 дня до посещения доктора надо исключить половые контакты, гигиену проводить только с применением детского мыла, не спринцеваться антисептиками. В день приема после водных процедур желательно не мочиться.
Как убрать зуд и припухлость половых губ
Для устранения дискомфорта можно применять медицинские препараты и проводить домашние процедуры. Но снятие симптомов не всегда решает основную проблему, поэтому необходимо комплексное и правильное лечение.
Какие аптечные препараты могут помочь
- Отек и покраснение вследствие недостаточной гигиены пройдут при обработке гениталий детской присыпкой, антисептиками: Мирамистин, Хлоргексидин, Солкосерил, Перекись водорода 3%.
- При аллергии доктор прописывает Супрастин, Эриус, Телфаст, Кларитин.
- Подавить активность дрожжеподобных грибов способны Клотримазол, Клиндамицин, Нистатин, Леворин.
- Для восстановления микрофлоры назначают Лактожиналь, Лактонорм, Лактобактерин, Фемилекс. Дополнительно в рацион надо включить больше кисломолочных продуктов, каши из разных круп, кисели.
- При педикулезе помогает Ниттифор.
- Инфекционные заболевания требуют антибактериальной терапии.
- При новообразованиях пациентка находится под наблюдением, при необходимости проблему решают хирургическим путем.
Как снять отек и зуд половых губ народными методами
- При незначительном нарушении микрофлоры рекомендуют спринцевание молочной сывороткой 2 раза в день.
- При отеке и воспалении помогут прохладные компрессы из отвара ромашки, мяты, листьев березы.
- Микротрещинки заживляет облепиховое масло, кашица из алоэ.
Если немного опухли и слегка чешутся половые губы без совета с врачом можно пользоваться слабым раствором марганцовки, соды, фурацилина. Применение сока или отвара любого растения может спровоцировать аллергическую реакцию.
Рекомендации
Соблюдение несложных правил значительно снижает риск появления дискомфорта в виде половых органов.
- Необходимы регулярные водные процедуры с применением гипоаллергенных средств. Если не подходит гель для интимной гигиены, лучше купить детское мыло. Прокладки и тампоны следует менять не реже, чем каждые 4 часа.
- Нормализация психологического состояния исключит «атаку мурашками» в интимной зоне и по всему телу. Если самостоятельно не получается справиться со стрессом или переживаниями, надо пропить успокоительные препараты по рекомендации доктора.
- Следует носить белье из натуральных тканей удобного покроя, чтобы исключить натирания и раздражение, одеваться по погоде. Комфортное утепление необходимо и ногам.
- Дважды в год рекомендован прием витаминных комплексов. В индивидуальном порядке доктор может сократить интервал.
Важное значение в профилактике неприятных симптомов являются периодические посещения доктора. Своевременная диагностика помогает определить сложные патологии на начальной стадии и разработать концепцию лечения.
Загрузка…
Источник
Атрофический вульвовагинит: причины, симптомы и лечение


Содержание статьи:
У 50% женщин в период постменопаузы развивается атрофический вульвовагинит — воспаление влагалища и наружных половых органов с истончением слизистой и вульвы, утратой их функциональности. На фоне прекращения менструального цикла наступает гормональный дисбаланс. Дисфункция яичников и нехватка эстрогена запускает механизм патологических изменений репродуктивной системы.
Заболевание прогрессирует медленно, манифестация (ярко выраженные симптомы) проявляется спустя 5-6 лет после начала анатомических изменений в женских органах. Женщины не сразу обращаются к гинекологу из-за смазанной клинической картины. Часто лечение назначают тогда, когда структурные видоизменения в органах носят необратимый прогрессирующий характер.
Причины развития атрофических изменений
Основной механизм развития вульвовагинита связан с нарушением гормонального баланса, постепенным снижением уровня эстрогена. Это связано с физиологической блокировкой яичников во время климакса. В норме гормон регулирует секрецию слизи во влагалище, активизирует дифференциацию, рост, регенерацию клеток эпителия. Системный дефицит этого активного вещества приводит к атрофии внутренней оболочки вагины и наружных половых органов.


Снижение концентрации эстрогена нарушает выработку гликогена в вульве — полисахарида, который отвечает за энергетический резерв и участвует в обменных процессах. Это способствует истощению слизистой.
На фоне нехватки эстрогена и дистрофических изменений нарушается состав нормальной микрофлоры влагалища. Снижается количество условно-патогенных микроорганизмов — молочнокислые бактерии, которые стимулируют местный иммунитет. В результате изменяется кислотность, что усугубляет ситуацию.
Факторы, способствующие развитию вульвовагинита:
- курение — никотин оказывает прямое воздействие на эпителий, ухудшает кровообращение, вызывает застойные процессы, а главное — частично блокирует биодоступность эстрогена;
- отсутствие естественных родов в жизни женщины;
- нерегулярная интимная жизнь;
- механические травмы и хирургические вмешательства в анамнезе.


Важно! Атрофические изменения в вульве и влагалище не связаны с наличием инфекционных агентов, передающихся половых путем — хламидии, трихомонады, гарднереллы, микоплазма, уреаплазма.
Патогенетическая анатомия и физиология
Атрофия бывает разной степени. В патологический процесс вовлекаются не только наружные покровы, но и мышечный слой. Эпителий и слизистые из-за нехватки гормонов постепенно утрачивают свою эластичность. Органы меняются в размерах.
Толщина тканевых волокон уменьшается, сокращается количество белковых соединений, так появляются первые фрагменты нарушения целостности (эрозии).
Атрофия — признак бездеятельности. Относительно вульвовагинита это проявляется резким ограничением функциональной нагрузки на орган вследствие нехватки эстрогена.
В тканях нарушается трофика (питание), развивается недостаточность кровоснабжения. Теряется чувствительность из-за разрушения импульсных проводников, или наоборот, усиливается раздражение нервных окончаний. Все процессы метаболизма нарушены.
Постепенно многослойность эпителия утрачивается.
Клинические симптомы заболевания
Болезнь представляет собой симптоматический комплекс.
Слизистая влагалища и вульвы сухая. Женщина постоянно испытывает дискомфорт и раздражение, что напрямую влияет на ее психологическое состояние. При систематическом нервном напряжении появляется диспареуния — боли в области наружных половых органов и малого таза. Они усиливаются при физических нагрузках, во время полового акта. Пропадает либидо, женщина психически подавлена. Боли бывают ноющими или резкими.
В области входа во влагалище появляется зуд, жжение, воспаление мягких тканей, которое периодически рецидивирует. Слизистая становится восприимчивой к воздействию неблагоприятных внешних факторов. При незначительном механическом воздействии появляются микротрещины, царапины, которые долго заживают и усугубляют самочувствие. В патологический процесс вовлекается уретра. Женщина испытывает боль во время мочеиспускания.
Объективные симптомы атрофического воспаления:


- желтые выделения из влагалища неприятного запаха, с примесью крови;
- учащенное мочеиспускание;
- недержание мочи;
- видимое воспаление вульвы;
- лейкоплакия — образование белого налета в виде бляшек на слизистой и коже, трудно отделяются при соскабливании;
- в тяжелых случаях развивается крауроз вульвы — последняя степень атрофии, предшествующая формированию онкологического заболевания.
Стабильно нарушен микробиоциноз — сообщество микроорганизмов, обитающих во влагалище. Это усиливает выраженность основных симптомов и способствует присоединению инфекции. Бактерии или грибы распространяются по всей мочеполовой системе, вызывают воспалительные процессы и образование спаек.
На поздних стадиях атрофии у 70-80% женщин присутствует упорный неспецифический кольпит — воспаление влагалища в результате нарушения баланса естественной микрофлоры. Признаки:
- выделения водянистые или гнойные неприятного запаха;
- усиление зуда и жжения;
- отек наружных половых органов;
- рези при мочеиспускании;
- тяжесть внизу живота.
При запущенной форме вульвовагинита воспалительный процесс распространяется на все органы малого таза — яичники и их придатки, мочевой пузырь, мочеточники.
Диагностические методы определения болезни
Предварительный диагноз ставит гинеколог на основе анамнеза (сбора данных) и осмотра пациентки. О развитии атрофии при вульвите и вагините следует предположить, исходя из возраста женщины. Во время опроса выясняют субъективные жалобы, регулярность половой жизни, предшествующие заболевания, время наступления менопаузы и проявления первых симптомов.


При гинекологическом осмотре с помощью специального зеркала врач оценивает состояние кожи промежности и слизистой влагалища — степень гиперемии или ее отсутствие, характер выделений, распространение воспаления на шейку матки.
От правильной диагностической тактики зависит успешное лечение женщины.
Кольпоскопия
Это осмотр влагалища и шейки матки с помощью оптического прибора — кольпоскопа, который увеличивает поле обозрения до 40 раз. Аппарат оснащен светофильтрами, что дает возможность в мелких деталях рассмотреть патологические изменения.
Кольпоскопия позволяет с точностью взять мазки для анализа выделений, цитологии. Процесс забора биоматериала происходит безболезненно.
Бактериоскопический метод
Цель — определение степени чистоты влагалища, разновидности и количества микрофлоры. Забор материала делают из влагалища, цервикального канала и уретры. Выделения наносят на лабораторное стекло и отправляют на исследование.
Помимо количественного состава микроорганизмов определяют pH-среду влагалища. В норме она кислая, преобладают грамположительные лактобактерии. Они продуцируют вещества, обеспечивающие нужную кислотность. Это препятствует бесконтрольному размножению условно-патогенной флоры и образованию колоний. При вульвовагините с атрофией этот баланс нарушен. Создается риск присоединения инфекций.
Цитологический метод
Забор материала для цитологии берется предельно точно, от этого зависит достоверность анализов. Выделения извлекают при помощи специальных щеточек и под контролем кольпоскопа.
Цель цитологии — это подтверждение или исключение доброкачественных и злокачественных новообразований.


Внимание! Перед сдачей анализа за 2 суток исключить интимную близость, не проводить местное лечение (свечи, мази, спринцевания), за 1,5-2 часа до процедуры не опорожнять мочевой пузырь. Если у женщины обострение воспалительного процесса с обильными выделениями, исследование не проводят до затихания симптомов.
Диагностический способ цитологии — ПАП-тест (мазок Папаниколау). Он определяет предраковые и сформировавшиеся атипичные клетки.
Кариопиктонический индекс
При атрофическом вульвовагините важное диагностическое значение имеет кариопиктонический индекс. Он показывает соотношение зрелых клеток к новым. Нормы этого показателя зависят от насыщенности женского организма эстрогеном.
Для исследования берут мазок из влагалища в определенные дни менструального цикла. Особой подготовки процедура не требует.
Расшифровка результатов анализа:
- 1-й тип — острая недостаточность эстрогенов, количество базальных клеток более 60%;
- 2-й тип — недостаточности гормона средней степени;
- 3-й тип — незначительное отклонение количества эстрогена от нормы;
- 4-й тип — физиологическая насыщенность гормонами.
Терапевтические мероприятия при атрофии слизистой
Своевременно выявленный атрофический вагинит поддается медикаментозному лечению.
На начальных стадиях проводят симптоматическую терапию, которая направлена на устранение признаков — сухость и жжение слизистой.
Негормональные препараты для местного лечения:


- Вагикаль — суппозитории на основе календулы. Снимают воспаление, восстанавливают поврежденные ткани, стимулируют защитные функции слизистой, улучшают трофику, смягчают слизистую в период менопаузы.
- Метилурацил — свечи химического происхождения. Ускоряют заживление, усиливают клеточный и гуморальный (тканевой) иммунитет.
- Цикатридина — вагинальные суппозитории на основе гиалуроновой кислоты. Оказывают структурную поддержку тканям, тонизируют, улучшают питание и эластичность.
Лечение атрофического вульвовагинита гормональными средствами местного применения на основе эстриола (женский гормон):


- Овестин — вагинальное средство в виде крема и свечей. Препарат восстанавливает атрофированную слизистую, нормализует pH-среду и естественную микрофлору, повышает защитные свойства эпителия.
- Эстрокад — усиливает пролиферацию слизистой (разрастание клеток, восстановление структуры), кровоснабжение, местную сопротивляемость, нормализует кислотность влагалища, уменьшает воспаление, является профилактикой инфекций.
- Эстринорм — восполняет дефицит эстрогенов, снимает выраженность симптомов в период климакса, нормализует эпителий и внутреннюю среду женских половых органов, стабилизирует и обезболивает акт мочеиспускания, препятствует недержанию мочи.
Если местное лечение не оказывает должного эффекта, назначают прием эстрогенов внутрь.
Цель общей гормональной терапии:
- активизация разрастания эпителия влагалища;
- выработка молочной кислоты для подавления колоний патогенных микроорганизмов;
- поддержание равновесия однородности внутренней среды;
- улучшение кровообращения и предотвращение застойных процессов в малом тазу;
- восстановление физиологической экссудации (образование слизи) и устранение сухости;
- остановка процесса утраты коллагена;
- синтез гликогена в клетках;
- стимуляция производства иммуноглобулинов, запуск механизма противостояния инфекции.
Препараты эстрогена: Эстрейс, Эстрадиол, Эстриол, Этинилэстрадиол.
Средства на растительной основе: Премарин, Сенестин, Экстратаб, Экстратест.
В индивидуальных случаях назначают комбинированное лечение гормональными таблетками и свечами, мазями, вагинальными кольцами. Медикаментозный курс продолжительный, до 5 лет. Женщина должна регулярно проходить кольпоскопию и сдавать мазок на определение pH- среды влагалища.
Противопоказания для гормональной терапии:
- злокачественные новообразования;
- тяжелая функциональная патология почек и печени;
- маточные кровотечения в анамнезе;
- нарушение свертываемости крови;
- варикозное расширение вен, тромбоэмболия.
Народная медицина
Эффект синтетических гормонов можно закрепить лечением народными средствами. В гинекологии при вульвовагините назначают лекарственные травы для уменьшения выраженности симптомов, улучшения эмоционального и психического состояния женщины. Растения применяют как во время терапии, так и при первых предвестниках климакса с профилактической целью.


Родиола розовая — тонизирует, успокаивает, останавливает кровотечения, укрепляет общее состояние организма. Из растительного сырья готовят отвар и принимают ванночки, в положении полулежа.
Сок алоэ — мощный стимулятор физиологических и биологических процессов. При атрофии быстро восстанавливает ткани, устраняет структурные изменения. Сок растения используют для пропитывания тампона, который потом вводят во влагалище на ночь.
Масляный раствор Хлорофилипта — препарат на растительной основе, регенерирует клетки, смягчает слизистую, устраняет зуд, снимает воспаление. Используют для тампонады.
Травяной успокаивающий и укрепляющий сбор:
- мята;
- донник;
- шалфей;
- шиповник;
- солодка;
- крапива.
Из сырья готовят отвар, настаивают и принимают длительным курсом внутрь: по 50 мл 3 раза в день, за полчаса до еды, продолжительность — 2 месяца.
Восстановлению организма и эмоционального состояния женщины способствует сауна. Контраст температур активизирует обменные процессы на всех уровнях. Противопоказания — обострение воспаления, тяжелая патология внутренних органов.
Набухание вульвы — RightDiagnosis.com
Набухание вульвы: введение
Припухлость вульвы: Припухлость, расположенная на вульве.
См. Подробную информацию ниже для списка из 12
причины отека вульвы , средство проверки симптомов, включая болезни и причины побочных эффектов лекарств.
» Обзор Причины отека вульвы:
Причины | Проверка симптомов »
Причины отека вульвы:
Следующие медицинские условия являются одними из возможных
причины отека вульвы.Вероятно, есть и другие возможные причины, поэтому спросите своего врача.
о ваших симптомах.
См. Полный список из 12
причины отека вульвы
» Обзор Причины отека вульвы:
Причины | Проверка симптомов »
Домашнее диагностическое обследование и отек вульвы
Домашние медицинские тесты, которые могут быть связаны с отеком вульвы:
Отек вульвы: средство для проверки симптомов
Ниже перечислены некоторые комбинации симптомов, связанных с отеком вульвы, которые перечислены в нашей базе данных.Посетите средство проверки симптомов,
добавлять и удалять симптомы и исследовать свое состояние.
Устройство проверки симптомов
Устройство проверки симптомов
См. Полный список от 501
Проверка симптомов отека вульвы
Истории пользователей о набухании вульвы
Истории из реальной жизни, касающиеся отека вульвы:
Лекарства или вещества, вызывающие отек вульвы:
Следующие препараты, лекарства, вещества или токсины являются одними из возможных:
причины отека вульвы как симптома.Всегда сообщайте своему врачу о любых лекарствах или методах лечения, которые вы используете,
включая рецептурные, безрецептурные добавки, травяные или альтернативные методы лечения.
См. Полный список из 3
лекарства, вызывающие отек вульвы
Отек вульвы: коморбидные симптомы
Некоторые сопутствующие или связанные медицинские симптомы
отек вульвы может включать следующие симптомы:
Просмотреть все сопутствующие симптомы отека вульвы
Причины общих типов симптомов
Изучите причины этих более общих типов симптомов:
Изучите причины сопутствующих медицинских симптомов, таких как:
Причины симптомов, сходных с отеком вульвы
Изучите причины этих симптомов, которые похожи на симптом отека вульвы или связаны с ним:
.
Отек влагалища — симптомы, причины, лечение
Что такое отек влагалища?
Отек влагалища может быть генерализованным или присутствовать только в ограниченном месте. Обобщенный отек известен как отек. Отек возникает из-за наполнения тканей жидкостью и может быть связан с появлением нормальной, красной или пятнистой кожи. При воспалении кожа часто опухшая, красная и может быть теплой на ощупь.
Отек может быть вызван проблемами с кровеносными или лимфатическими сосудами (маленькие, тонкие сосуды, по которым проходит тканевая жидкость), а также может быть следствием травмы. Воспаление может быть вызвано аллергией, раздражением или инфекцией. Аллергия и раздражение могут быть вызваны воздействием мыла, средств женской гигиены, парфюмерии, смазок, спринцеваний, кремов или латекса. Дрожжевые инфекции и генитальный герпес — это инфекции, которые могут вызвать генерализованный отек влагалища. Необычной причиной генерализованного отека влагалища является гангрена Фурнье, тяжелая и опасная для жизни бактериальная инфекция в области гениталий, которая распространяется из мочевыводящих или желудочно-кишечных трактов.
Определенные участки опухоли могут быть вызваны кистами или абсцессами. Кисты стенки влагалища могут возникать в результате родовой травмы или могут образовываться вокруг протоков Гартнера, протоков, которые образуются во время внутриутробного развития и обычно исчезают после рождения. Некоторые опухоли влагалища также могут вызывать кисты. Бартолиновые железы, железы, расположенные по обе стороны от входа во влагалище, могут заполняться жидкостью, которая может инфицироваться и образовывать абсцессы.
Первым шагом к лечению отека влагалища является определение причины.Воспаление можно лечить, избегая воздействия каких-либо раздражителей или аллергенов, которые можно идентифицировать. Противогрибковые препараты могут быть назначены для лечения дрожжевых инфекций, а противовирусные препараты могут использоваться для лечения симптомов генитального герпеса. Кисты и абсцессы могут нуждаться в дренировании или удалении; при абсцессах можно использовать антибиотики.
Отек влагалища может быть следствием излечимого состояния или может быть признаком серьезного заболевания. Немедленно обратитесь за медицинской помощью (позвоните 911) , если у вас отек влагалища, сопровождающийся сильной болью, сильным отеком, высокой температурой (выше 101 градуса по Фаренгейту) или сильным вагинальным кровотечением.
Если отек влагалища не проходит или вызывает у вас беспокойство, немедленно обратитесь за медицинской помощью .
.
Вульвит (зуд вульвы): причины, лечение и профилактика
Что такое вульвит?
Вульвит — это не болезнь, а воспаление мягких складок кожи на внешней стороне женских гениталий, вульвы. Раздражение может быть вызвано инфекцией, аллергической реакцией или травмой. Кожа вульвы особенно чувствительна к раздражению из-за ее влажности и тепла.
Кто страдает вульвитом?
Любая женщина любого возраста может заболеть вульвитом.Девочки, которые еще не достигли половой зрелости, или женщины в постменопаузе могут быть подвержены более высокому риску вульвита. Их более низкий уровень эстрогена может сделать их более восприимчивыми к заболеванию из-за более тонких и сухих тканей вульвы.
Что вызывает вульвит?
Вульвит может быть вызван множеством факторов или раздражителей, в том числе:
- Использование цветной или ароматизированной туалетной бумаги
- Аллергическая реакция на пенную ванну или мыло, используемое для очистки области гениталий
- Использование вагинальных спреев или спринцеваний
- Раздражение от хлорированной воды в бассейне или гидромассажной ванне
- Аллергическая реакция на спермицид
- Аллергическая реакция на гигиенические салфетки
- Ношение синтетического нижнего белья или нейлоновых колготок без дышащей хлопковой промежности
- Ношение мокрого купального костюма в течение длительного времени
- Езда на велосипеде или коне
- Грибковые или бактериальные инфекции, включая чесотку или лобковых вшей
- Герпес
- Заболевания кожи, такие как экзема или дерматит
Каковы симптомы вульвита?
Симптомы вульвита могут включать:
- Сильный и постоянный зуд
- Чувство жжения в области вульвы
- Выделения из влагалища
- Мелкие трещинки на коже вульвы
- Покраснение и припухлость вульвы и половых губ (губы влагалища)
- Волдыри на вульве
- Чешуйчатые, толстые, беловатые пятна на вульве
Симптомы вульвита также могут указывать на другие расстройства или заболевания половых органов.Если вы испытываете какие-либо из этих симптомов, вам следует проконсультироваться со своим врачом.
Далее: Диагностика и тесты
Последний раз проверял медицинский работник Cleveland Clinic 15.03.2018.
Ссылки
- Американский колледж акушеров и гинекологов.Заболевания вульвы: частые причины боли, жжения и зуда в вульве. Дата обращения 15.05.2018.
- Lin, M.-T., Rohwedder, A., Mysliborski, J., Leopold, K., Wilson, VL и Carlson, JA (2008), «Повторный визит вульвита, вызванного вирусом папилломы человека»: частое и постоянное обнаружение новой эпидермодисплазии verruciformis. ассоциированные генотипы ВПЧ. Журнал кожной патологии; 35: 259–272.
- Центры по контролю и профилактике заболеваний. Рак влагалища и вульвы. Дата обращения 15.05.2018.
Получите полезную, полезную и актуальную информацию о здоровье и благополучии
е Новости
Клиника Кливленда — некоммерческий академический медицинский центр.Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic.
Политика
.
Набухание вульвы на Coub
Набухание вульвы на Coub
-
Главная -
Горячей -
Случайный Подробнее …
Показать меньше
-
Мне нравится -
Закладки - Сообщества
Животные и домашние животные
Мэшап
Аниме
Фильмы и сериалы
Игры
Мультфильмы
Искусство и дизайн
Музыка
Новости и политика
Спорт
Наука и технологии
Знаменитости
Природа и путешествия
Мода и красота
Танец
Авто и техника
NSFW
Рекомендуемые
Coub of the Day
-
Темная тема
.
