Что такое подкожный отек плода
Неиммунная водянка плода: причины и последствия
Беременность – чудесное время в жизни женщины. В этот период необходимо тщательно следить за своим здоровьем и внутриутробным развитием малыша, ведь даже незначительные сбои или присоединение инфекции могут привести к непоправимым последствиям, одним из которых является неиммунная водянка плода. Что это и какие последствия может вызвать данное заболевание, рассмотрим в статье.
Определение
Водянка – это патологическое состояние, возникающее во время внутриутробного развития плода, и характеризуется скоплением жидкости в какой-либо полости организма. Различают два типа данного заболевания:
- Иммунная. Основной причиной развития водянки такого типа является резус-конфликт матери и плода. В настоящее время патология успешно лечится, что обуславливает низкую смертность.
- Неиммунная водянка плода (в МКБ-10 присвоен код Р83.2). Более опасный вид заболевания, который может спровоцировать множество факторов. Несмотря на то что медицина не стоит на месте, данная патология имеет большой процент летальных исходов. Особенно это касается детей, рожденных раньше срока. При неиммунной водянке плода прогноз будет положительным в том случае, если патология диагностировалась на ранней стадии. Это позволит выявить и исключить провоцирующий фактор, а также определить максимально эффективный план лечения. Фото неиммунной водянки плода (УЗИ) представлено ниже.
Причины
Причины неиммунной водянки плода до сих пор до конца не изучены и характеризуются лишь повторением некоторых проявлений. Несмотря на это, выделяют наиболее распространенные факторы, провоцирующие развитие патологии:
- Хромосомные патологии. К ним относятся триплоидия, синдром Шерешевского–Тернер.
- Различные инфекции. Например, токсоплазмоз, корь, краснуха и другие.
- Патологии сердечно-сосудистой системы – врожденные пороки сердца, тромбоз полой вены и другие.
- Генные заболевания. Например, ахондрогенез и синдром Пена–Шокея.
- Аномалии грудного отдела . К ним относятся грыжа диафрагмы и дисплазия грудной клетки.
- Врожденные опухоли.
- Также причиной неиммунной водянки плода могут стать пороки развития почек и других внутренних органов.
- Нарушения обмена веществ у ребенка.
- Патологии беременности. К ним относятся синдром плацентарной трансфузии, цитомегалия, различные вирусы, хориоангиома плаценты, анемия и сахарный диабет у матери.
Диагностические мероприятия
Для выявления патологического состояния и природы его возникновения применяется комплекс диагностических мероприятий. Рассмотрим их подробнее:
- Основной диагностической мерой является ультразвуковое исследование, при котором можно выявить внутриутробные признаки патологии и степень их развития.
- Устанавливается группа крови и резус-фактор. Данное исследование очень важно для исключения иммунной природы заболевания.
- Врач проводит опрос беременной женщины, на котором уточняется наличие хронических заболеваний, инфекций и проведенные хирургические вмешательства. Также важны возникшие в период вынашивания малыша осложнения и общее течение беременности.
- Общий анализ мочи и крови.
- Биохимический анализ крови.
- ЭКГ.
- Исследование женщины на наличие инфекций.
Назначаются внутриутробные обследования плода для подтверждения неиммунной водянки плода при беременности:
- Обследование амниотической жидкости.
- Кордоцинтез.
- ПЦР на предполагаемые инфекции.
- Допплерография.
Первые симптомы неиммунной водянки плода можно увидеть на ультразвуковом исследовании. К ним относятся:
- снижение активности плода;
- подкожный отек;
- асцит;
- тахикардия;
- присутствие жидкости в полостях организма;
- многоводие;
- увеличенное сердце;
- живот увеличен вследствие асцита.
У женщины могут появиться такие проявления, как гипертония и массивный отек.
Но наиболее явные признаки наблюдаются сразу после рождения. Клиническая картина позволяет практически безошибочно определить заболевание:
- В первую очередь наблюдается тяжелое состояние малыша.
- Швы черепа разомкнуты, родничок выпирает.
- Наблюдается отечность.
- Слабо выражена подкожная клетчатка, поэтому температура тела зависима от окружающей среды.
- Также диагностируется угнетение рефлексов и пониженное артериальное давление.
- Часто отмечается асцит.
- Увеличение печени и селезенки.
Беременность и роды
После подтверждения диагноза женщину направляют в ЦПСИР. Неиммунная водянка плода является патологией повышенной опасности, при которой требуется высококлассное оборудование и квалифицированные специалисты.
В первую очередь выясняется совместимость диагностируемых аномалий с жизнью. Женщине должны объяснить, какие возможны последствия для ребенка в будущем. Неиммунная водянка способна провоцировать серьезные отклонения в развитии плода, которые будут являться причиной значительного снижения качества жизни.
Если не удается выяснить причину развития заболевания, невозможно назначить эффективное лечение, то рекомендуется прерывание беременности. Если принимается решение о сохранении ребенка, проводятся дополнительные обследования, результаты которых помогают решить, что в данном конкретном случае будет правильнее – преждевременное родоразрешение или пролонгирование беременности.
Выбор осложняется тем, что неиммунная водянка склонна к спонтанной ремиссии.
Решение о родоразрешении принимается на основании состояния женщины и степени зрелости легких малыша. Перед родами выполняется ультразвуковое обследование для оценки наличия асцита и выпота. Это позволит подготовиться к возможной аспирации жидкости. В большинстве случаев рекомендуется проведение кесарево сечения, так как при естественных родах существует риск развития асфиксии.
Возможное лечение
При выявлении причин и последствий неиммунной водянки плода, принимается решение о возможном лечении. При этом учитывается тяжесть и степень развития заболевания.
Может быть показано переливание крови через пуповину. Данная процедура рекомендована при снижении гематокрита ниже 30 г/л. Через 2–3 недели процедуру при необходимости повторяют.
Также переливание показано при сильно выраженной анемии.
Перед рождением малыша родильный зал тщательно подготавливают, оснащая всей необходимой аппаратурой для неотложной реанимации. Формируется бригада из нескольких неонатологов и реаниматологов.
Сразу после рождения проводятся следующие процедуры:
- перикардиоцентез, при котором удаляют накопившуюся жидкость посредством пункции околосердечной сумки;
- плевральная пункция – жидкое содержимое удаляют из плевральной полости;
- лапароцентез – удаление жидкого содержимого из брюшной полости.
Данные лечебные мероприятия проводятся под контролем УЗИ.
По мере необходимости назначается следующая терапия:
- антибактериальная;
- противосудорожная;
- антигеморрагическая;
- метаболическая и другие.
Следует помнить, что только хорошо организованная и слаженная работа медицинского состава при оказании первой помощи новорожденному может увенчаться большим успехом. На протяжении беременности женщина и ребенок должны находиться под тщательным врачебным контролем.
Реанимация в послеродовой период
Интенсивная терапия должна начаться в родзале и включает в себя следующие действия неонатологов и реаниматологов:
- необходимо заранее подготовить свежезамороженную плазму и эритроцитную массу;
- вследствие возможного отека дыхательных путей нужно иметь в родзале ЭТТ всех размеров, так как метод дыхания с помощью маски и мешка является в данном случае малоэффективным;
- необходимо подготовить дренажи, которые могут понадобиться для проведения различных процедур и выведения лишней жидкости;
- нужно быть готовыми к срочному переливанию крови;
- требуется коррекция кальция и глюкозы;
- ребенку в пупочную артерию вводят катетер;
- выполняют лечение антибиотиками, а при необходимости производится терапия сопутствующих инфекционных заболеваний.
Обследования новорожденного
При неиммунной водянке различные обследования начинают проводиться в родильном зале. К ним относятся:
- взятие крови из пуповины, при этом выявляют билирубин, группу крови, резус-фактор, гематокрит и гемоглобин;
- проводится биохимический анализ крови, позволяющий выявить мочевину, креатинин, общий белок, АЛТ и АСТ;
- анализ крови на определение уровня глюкозы;
- исследования на инфекции;
- обзорная рентгенография;
- анализы асцитической и плевральной жидкости, например, бакпосев;
- ультразвуковое обследование брюшной полости и головного мозга;
- дополнительные анализы на выявление причины заболевания.
При неиммунной водянке плода последствия для ребенка в будущем могут быть достаточно серьезными. Даже при диагностировании патологии на ранней стадии ее развития существует риск возникновения осложнений, среди которых наиболее распространенными являются следующие:
- патологии дыхательной системы;
- тяжелые патологии головного мозга и сердечно-сосудистой системы;
- патология кожных покровов;
- сердечно-сосудистая недостаточность;
- крипторхизм у мальчиков;
- летальный исход.
Профилактика
Неиммунная водянка опасна тем, что точную причину ее возникновения установить удается очень редко. Профилактические мероприятия в этом случае заключаются в общепринятых рекомендациях при беременности. К ним относятся:
- планирование беременности, во время которого пара проходит комплексное обследование, позволяющее выявить и вылечить хронические, гинекологические и наследственные заболевания;
- своевременная постановка на учет в женскую консультацию;
- систематическое посещения акушера-гинеколога и выполнение всех его рекомендаций;
- выявление и полноценное лечение инфекционных, вирусных и соматических заболеваний женщины во время беременности;
- полноценное и своевременное обследование, назначаемое в период вынашивания малыша.
Не рекомендуется пренебрегать плановыми скринингами и УЗИ, ведь именно при данных обследованиях можно выявить развивающуюся патологию.
Прогноз
При неиммунной водянке плода прогноз в большинстве случаев, к сожалению, неблагоприятный. Число выживших детей составляет около 30 %.
Выживаемость зависит от того, насколько своевременным было диагностирование патологии, а также наличие сопутствующих этому состоянию патологий. Например, при патологиях сердца прогноз будет в большей степени неутешительным.
Степень влияния инфекционных заболеваний на возникновение водянки зависит от срока беременности. Чем позднее развилось данное состояние, тем более благоприятные прогнозы у малыша.
При развитии неиммунной водянки в первой половине беременности велик риск спонтанного прерывания беременности. На более поздних сроках может произойти внутриутробная гибель плода.
Прогноз будет благоприятным в том случае, если заболевание диагностировали на ранней стадии его развития, а врожденных патологий сердца и других жизненно важных органов не было выявлено. Также большое значение имеет возможность выявления и последующего исключения провоцирующего фактора.
Заключение
Неиммунная водянка плода – это очень опасное заболевание, имеющее большой процент смертности. Выполнение профилактических мер в период планирования и вынашивания малыша позволит снизить риск возникновения патологии.
В настоящее время медицина не стоит на месте. Создаются новые способы диагностирования заболевания на ранней стадии.
Также создаются условия для эффективной реанимации новорожденного с данным диагнозом, последующего лечения и реабилитации.
Источник: https://FB.ru/article/407806/neimmunnaya-vodyanka-ploda-prichinyi-i-posledstviya
Водянка плода: причины, симптомы, лечение
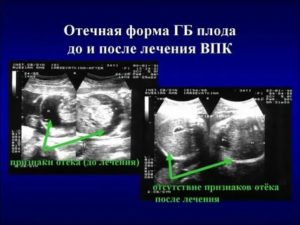
Водянка плода при беременности — редкое заболевание. Из 14000 деток только у одного выявляется данная патология. Во время беременности будущая мать не испытывает никаких симптомов, болезнь можно диагностировать только с помощью УЗИ после 12 недели беремености или раньше.
Водянка представляет собой скопление жидкости в тканях организма из-за нарушения проницаемости сосудов. Это значит, что осложнение у болезни может быть еще в утробе матери. При рождении обнаруживается неестественно большой размер головы, гематомы, опухолевые процессы.
Классификация
Гидроцефалия у плода во время беременности делится на 2 подкатегории:
- Имунная водянка в современной медицине — явление крайне редкое. Первостепенной причиной развития является резус-конфликт матери и ребенка. При таком заболевании малыш долго не живет.
- Неимунная водянка встречается чаще, причины развития могут быть до конца не опознаны, потому что слишком много провоцирующих факторов.
Большинство медиков склоняются к мнению, что неблагоприятный исход бывает в основном при резус-конфликте и инфекциях сифилиса и герпеса, токсоплазмоза.
Если раньше считалось, что водянка бывает только из-за резус конфликта, то сейчас, благодаря прогрессирующей медицине, доказано, что существенными факторами являются:
- Сердечно-сосудистая система, сердечная недостаточность, различные пороки сердца, опухоли, нарушения сосудов, венозные шунты. Примерно в 20% случаев болезнь развивается на фоне патологии сердца.
- Мочевыделительная система, нефроз, воспаления уретры. Из-за болезни почек водянка встречается в 10% случаев.
- Анемия возникает при мутации ген гемоглобина, при хронических потерях крови, при кровотечениях внутриутробных, при закупорке вен, встречается тоже в 10% случаев.
- Заболевания легких, грыжа диафрагмальная, порок развития лимфо-узлов, различные опухоли грудной клетки, на долю этих заболеваний приходится 5% случаев протекания водянки.
Кроме основных перечисленных факторов, есть и множество других патологий, в следствие которых, может возникнуть неимунная водянка. Одной из причин могут быть различные болезни и вирусы у матери во время вынашивания ребенка, сифилис, токсоплазмоз, сахарный диабет. Осложнения при беременности – тяжелая форма токсикоза на последних неделях, сильно пониженный белок в крови матери.
Также водянка наблюдается у деток, рожденных с хромосомными мутациями: синдром Дауна, синдром Тернера и тд. Это касается детей с опухолями, в частности, головного мозга, желудка, печени. При церозе тоже имеются все условия для протеканя неимунной водянки с неблагоприятным исходом.
При многоплодной беременности водянка встречается у одного из плодов, если другой негативно влияет на развитие первого. То есть один из деток представляет собой нечто без сердца и мозга, паразитирует, не дает нормально развиваться своему близнецу. Раньше такую беременность прерывали, сейчас есть возможность родить здорового ребенка.
Еще в медицине редко, но все же встречается опухоль плаценты. Кислород плод получает через плаценту, если плацента больная, ребенок не сможет нормально развиваться. Патологии генные тоже провоцирует водянку, синдром Нуннан, недоразвитость конечностей и костей. При генных заболеваниях летальный исход неизбежен, больные дети долго не живут.
Все вышеперечисленные болезни и патологии давно изучены врачами, но в жизни бывает и множество других причин заболевания водянкой.
Особенности заболевания
Гидроцефалия – это водянка головного мозга у ребенка. Для заболевания характерно накопление плода спинномозговой жидкости в мозгу.
Собравшийся в одном месте в большом количестве ликвор может оказывать физическое давление на мозг.
Из-за этого нарушится функциональность центральной нервной системы и проявится умственная отсталость или задержка в физическом развитии у ребенка.
Статистика показывает, что на сегодняшний день на 1000 рожденных детей приходится 1 ребенок с таким недомоганием. Полагаться на эффективность медицинской помощи можно в случае, когда родители больного ребенка обратились к врачу на ранних сроках.
Чрезмерно большая голова у младенца может свидетельствовать о наличии данного заболевания. Чаще этот признак замечается после родов и в последующих девяти месяцах развития ребенка. Сделав УЗИ, МРТ и КТ можно будет с уверенностью подтвердить диагноз.
Обращаться в больницу следует, как только вы заподозрили некий дефект у малыша. Быстрее пройдете обследование и начнете лечение – больше шанс дальнейшего выздоровления у ребенка.
Диагностика заболевания
Диагностирование нацелено на установление провоцирующего фактора, из-за которого была вызвана водянка плода. Вначале врач определяет группу крови и резус-фактор. Это необходимо для изъятия или подтверждения иммунной водянки и резус-конфликта.
Врач анализирует прошлые инфекционные заболевания, патологии и операции, анализ анамнеза жизни, наличие патологий связанных с гинекологией, течение и исходы прошлой беременности, акушерско-гинекологического анамнеза, проводится полная характеристика текущей беременности, какие-либо осложнения, прибавка в весе и так далее.
УЗИ плода – основной диагностический метод. Основные признаки УЗИ:
- излишек амниотической жидкости;
- нарушение нормы габаритов ребенка из-за отечности, увеличение размера живота по сравнению с размером головки;
- увеличенные габариты сердца, кардиомегалия;
- увеличенные размеры печени и селезенки;
- отведенные в разные стороны конечности с вспухшим животом «Поза Будды»;
- последствия заболевания.
После установления диагноза, чаще прогнозы врачей неутешительны. По статистике, процент оставшихся в живых детей не доходит и до 30%. Чаще ребенок погибает еще в утробе. Но все же при своевременном выявлении заболевания и оказания лечения есть шанс спасти плод. Но при этом, в дальнейшем могут быть следующие последствия:
- Сердечная недостаточность.
- Порок сердца или головного мозга.
- Патология дыхательных путей.
Пороки формируются индивидуально у каждого ребенка в связи с гендерной принадлежностью, несмотря на причины заболевания. Нынешняя медицина позволяет распознавать неиммунную водянку и оказать своевременную помощь.
У плода наблюдаются отеки головы, туловища и рук возможны проблемы с интубацией. Чтобы быть готовыми к разного рода непредвиденным ситуациям и оказать своевременную помощь, нужно приобрести трубочки разного размера. Следует купить проводник, нужный для оральной интубации.
Не менее значительный фактор – дыхательная недостаточность. Чаще всего вызывается она асцитом, гипоплазией легких, болезнью гиалиновых мембран.
Сердечная недостаточность имеет большое значение.
Стоит помнить, что первая помощь, которая будет оказана малышу с неимунной водянкой, будет намного эффективнее, если действия выполняются организованно и правильно и к этому будут заранее готовы.
Беременность и роды могут проходить тяжело, и есть шанс, что у ребенка иммунная и неиммунная водянка. Водянка – это своего рода отек, распространившийся по всему телу ребенка. Эта патология выявляется с помощью УЗИ.
Источник: https://nevrology.net/sindromy-i-zabolevaniya/patologii-golovnogo-mozga/vodyanka-ploda.html
Отекание подкожной жировой клетчатки
Отек подкожно-жировой клетчатки называется подкожным и диагностируется как у мужчин, так и у женщин. Он представляет собой скопление свободной жидкости в мягких тканях. Часто возникает на фоне хронических заболеваний, сбоев обмена веществ, при отсутствии физической активности и неправильном питании.
Подкожный отек локализуется во внесосудистом пространстве. В последнем в норме присутствует небольшое количество жидкости, при увеличении ее объема диагностируется отечность. Патология может присутствовать как во всем теле, так и на отдельных его участках. Местные опухоли более распространены и чаще выявляются на конечностях и лице.
Подкожные отеки жировой клетчатки развиваются по различным причинам. Типы заболеваний и состояний, определяющих их возникновение:
| Воспалительный процесс | Сдавливание кровеносных сосудов. Скопление излишней крови на периферии. Жидкость, проникая через сосудистую стенку, образует подкожный отек. Чем обширнее воспалительный процесс, тем больше появляется скопившейся жидкости. По мере его уменьшения опухоль спадает. |
| Травмы | Нарушение целостности кровеносных сосудов в пораженной области. Остановка или замедление процесса транспортировки крови влечет за собой развитие опухоли жировой клетчатки и скопление свободной жидкости в мягких тканях. Патология устраняется самостоятельно по мере заживления повреждений. |
| Нарушение циркуляции крови и лимфы | Следствие присутствия крупной опухоли, заболеваний вен и прочих патологий. Сбой кровообращения и лимфооттока со временем усугубляется, что увеличивает объем скопившейся жидкости. Последний исчезает только после лечения первичного заболевания. |
| Сбой обмена веществ | На формирование опухоли жировой клетчатки значительно влияет дисбаланс белка, возникающий при болезнях печени, истощении, авитаминозе, неправильном питании. У крови теряется способность удерживать жидкость, что приводит к появлению опухоли. |
Общий отек первоначально присутствует в жировой клетчатке. В дальнейшем он перемещается в мягкие ткани и органы. Причины развития:
- эндокринные нарушения – появление генерализованного подкожного отека является следствием гормонального сбоя;
- цирроз печени – скопление жидкости в жировой клетчатке брюшной стенки, поясницы, ног, возможен асцит;
- болезни почек – патология на лице, сопровождающееся бледностью кожи;
- истощение и невроз – вероятно развитие местной или генерализованной опухоли;
- легочная недостаточность – отечность в нижней части тела;
- аллергические реакции – формируется на лице, шее.
Опухоль жировой клетчатки, возникающая на отдельных участках тела, чаще всего является следствием заболеваний сосудов. Виды первичных патологий, приводящих к ее развитию:
- варикозная болезнь вен – наиболее распространен отек подкожно жировой клетчатки голени;
- тромбофлебит – совместно с опухолью присутствует болезненность в пораженном участке, воспаление в области тромбоза;
- заболевания головного мозга, влекущие нарушения работы многих систем организма;
- доброкачественные опухоли кожи и подкожной клетчатки – причина скопления малого объема жидкости в их области;
- крупные опухоли внутренних органов – отечность нижних конечностей, сочетается с их тяжестью и усталостью;
- артриты, артрозы – подкожный отек локализуется на локте, щиколотке, колене или других пораженных суставах;
- флеболимфедема – варикозное расширение вен с лимфедемой;
- нарушение лимфооттока – болезненность и отечность в области лимфоузлов;
- раны, ожоги, воспаления на коже – сопровождаются покраснением и подкожным отеком.
Часто патология развивается у лиц, имеющих стоячую или сидячую работу. В этом случае первичное заболевание может отсутствовать, а подкожный отек жировой клетчатки считается идиопатическим.
Симптомы
Интенсивность симптомов зависит от объема опухоли жировой клетчатки, его типа, индивидуальных особенностей пациента. Основные признаки:
- припухлость под кожей;
- след, не проходящий некоторое время после нажатия пальцем на отечную область.
Симптомы варьируются в зависимости от сопутствующих заболеваний. Виды первичных патологий и признаки опухоли жировой клетчатки:
- Сердечно-сосудистые нарушения. Свободная жидкость скапливается на нижних конечностях, особенно заметно ее появление к вечеру. Первый признак опухоли – длительное присутствие следов от одежды и обуви. Болевой синдром отсутствует.
- Болезни мочевыводящих органов. Отек жировой клетчатки под глазами и на лице, который ярче всего выражен в утреннее время.
- Патологии вен. Отечность плотная, присутствуют вблизи пораженных сосудов. Сопровождается ноющей болью, усталостью в ногах.
- Аллергия. Скопление жидкости под кожей на лице, языке, гортани.
При распространенном отеке подкожной клетчатки всего тела опухоль на лице наиболее заметна в утреннее время, к вечеру она перемещается к конечностям. Местный тип болезни не обладает способностью смены локализации.
Отек головы, лица, шеи
Данный вид заболевания возникает быстро, а его исчезновение происходит достаточно медленно. Опухоль жировой клетчатки на лице является заметным косметическим дефектом, создающим нездоровый внешний вид. Причины развития:
- простудные заболевания с воспалением пазух носа;
- травмы головы;
- болезни почек;
- воспаления в ротовой полости.
Патология способна самостоятельно исчезать к середине дня. Ее появление повторяется на следующее утро. Объем свободной жидкости в жировой клетчатке постепенно уменьшается и полностью исчезает по мере устранения основной патологии.
Наиболее опасной считается отечность шеи. Она способна мгновенно развиваться при аллергических реакциях. При склонности к ее возникновению необходимо носить с собой средства для первой помощи.
Отек подкожной клетчатки шеи при наличии тонзиллита встречается при дифтерии, способен развиваться при эндокринных нарушениях, опухолях горла, воспалении слюнных желез.
Он может быть следствием онкологических процессов в данной области.
Местная опухоль может образоваться при поражении организма инфекциями. Так, распространенный отек подкожной клетчатки шеи при дифтерии характерен для большинства пациентов любого возраста, наиболее часто диагностируется при токсичной ее форме.
Отек на конечностях
Подкожная опухоль на руках и ногах может быть следствием местных заболеваний или нарушений функциональности систем организма. Причины его возникновения:
- крупные опухоли;
- болезни кровеносных сосудов;
- заболевания сердца;
- нарушение кровоснабжения и лимфооттока.
При объемных новообразованиях и других механических препятствиях для нормального кровотока чаще встречаются односторонний тип патологии. Такой вид не изменяется в течение дня и постепенно увеличивается.
Генерализованные
Скопление жидкости по всему телу является признаком заболеваний сердца. Такие опухоли могут сочетаться с более объемными отеками подкожно-жировой клетчатки поясничной области и нижней части живота у лежачих больных. Данная патология вероятна и при наличии онкологического процесса на последних стадиях.
Заболевание у детей
Данное заболевание в детском возрасте имеет те же причины развития, что и у взрослых. Основное отличие заключается в водянке плода – генерализованном типе патологии. Подкожный отек плода можно распознать уже в 12-13 недель с помощью УЗИ по соотношению размеров частей тела и положению рук и ног.
Водянка возникает при наличии одного из следующих факторов:
- мутации генов и хромосом;
- тяжелые болезни мочевыводящих органов;
- патологии сердечно сосудистой системы;
- аномалии развития костных и хрящевых тканей;
- патологии плаценты;
- многоплодная беременность;
- инфекции в организме матери в период беременности;
- гемолитическая болезнь плода;
- тяжелая степень нарушения обмена веществ.
Существует и местная форма патологии у ребенка в утробе. Подкожный отек плода возле головки может свидетельствовать о наличии резус-конфликта, гестоза у матери. Подобные отклонения встречаются в период инфекционного поражения, в случае его успешного лечения опухоль спадает самостоятельно.
Отеки подкожной основы у недоношенных детей вызваны незрелостью и, как следствие, низкой функциональностью систем жизнедеятельности.
Причины отечности жировой клетчатки у новорожденных:
- нарушения работы почек или гемодинамики;
- высокая проницаемость сосудов при инфекционных процессах или гипоксии;
- побочные эффекты инфузионной терапии;
- гипопротеинемия.
В норме подкожные отеки жировой клетчатки у новорожденных присутствуют несколько дней сразу после рождения. Чаще всего они исчезают уже в первые сутки после родов, что вызывает незначительную потерю веса – до 5-8% от общей массы тела.
Диагностика
Первоначально диагностируется сама подкожная отечность. Для этого проводится ее визуальный осмотр и пальпация, при необходимости – УЗИ подкожной жировой клетчатки. В дальнейшем обследование направлено на выявление причины возникновения опухоли. Виды диагностики:
- общие и биохимические анализы крови и мочи;
- исследование гормонального фона;
- электрокардиограмма;
- УЗИ органов брюшной полости.
При обнаружении первичного заболевания назначается более обширное исследование. Оно направлено на установление его типа, степени тяжести и других характеристик. При выявлении болезней опорно-двигательного аппарата необходим рентген или МРТ суставов, эндокринных нарушений – УЗИ соответствующих органов и т.д.
Методы лечения
Тип лечения подкожных отеков жировой клетчатки определяется его типом и причиной возникновения. Терапия подбирается индивидуально и включает в себя комплекс мер, направленных на устранение всех обнаруженных патологий.
При заболеваниях сердца
Нарушения сердечной деятельности устраняются с помощью медикаментов. Последние необходимы для нормализации сердечного ритма, артериального давления, устранения болевого синдрома. Дополнительно назначаются мочегонные препараты, выводящие излишки жидкости из жировой клетчатки.
Патологии почек
Для лечения почек используются диуретики. Это снижает нагрузку на мочевыводящие органы, способствуя их восстановлению. Пациентам с подкожными отеками жировой клетчатки следует соблюдать диету, снижающую до минимума потребления соли. Объем выпиваемой в сутки воды не должен быть менее полутора литров.
Заболевания почек можно лечить с помощью нетрадиционной медицины. Для этого подбираются травы и плоды, обладающие очищающими, мочевыводящими, противовоспалительными свойствами. Лучшими народными средствами для снятия подкожных отеков на фоне почечных патологий считаются арбуз, дыня, сельдерей, ромашка, шалфей, шиповник и почки березы.
Травмы
Подкожные отеки жировой клетчатки при травмировании тканей носят местный характер и исчезают самостоятельно. Для ускорения их устранения необходимо применять регенерирующие средства в различных формах выпуска. При переломах и ушибах используются бандажи и прочие поддерживающие изделия. Болевой синдром можно снять путем приема обезболивающих препаратов.
При травмах для снятия подкожных опухолей следует прикладывать компресс с ихтиоловой мазью. Средство не должно попадать в рану.
При высоком риске нагноения раны или уже начавшемся инфицировании следует пройти курс антибактериальной терапии. В противном случае подкожный отек способен увеличиваться.
Варикозное расширение вен
При варикозе назначается прием антикоагулянтов, препаратов, улучшающих местное кровообращение. Распространено использование мазей от отеков, выводящих подкожную жидкость. В тяжелых случаях применяется хирургическое вмешательство. Хроническое варикозное расширение вен часто сопровождается подкожной опухолью вплоть до проведения операции по удалению пораженных участков сосудов.
Водянка плода
Автор статьи – Созинова А.В., практикующий акушер-гинеколог. Стаж по специальности с 2001г.
Водянкой плода называется его патологическое состояние, при котором во всех полостях организма скапливается жидкость и присутствует генерализованный отек (отеки всего тела – анасарка).
В большинстве случаев водянка плода наблюдается при резус-конфликтной беременности и гемолитической болезни новорожденного. Распространенность данного состояния составляет 1 случай на 1000-14000 родов. Различают иммунную и неиммунную водянку плода.
Лечение водянки плода
При выявлении врожденных пороков развития плода, несовместимых с жизнью (1-2 триместр беременности) женщине предлагают прерывание беременности. В случае отказа от прерывания продолжают наблюдать за течением беременности и развитием болезни до сроков, позволяющих проводить пренатальную (дородовую) терапию.
Лечение водянки плода заключается в проведении кордоцентеза и переливания крови в пуповину (в случае выраженной анемии и снижения гематокрита до 30 и ниже). При необходимости заменное переливание крови повторяют через 2-3 недели.
В случае выявления фето-фетальной трансфузии близнецов проводится лазерная коагуляция сосудов, соединяющих плоды.
Если нет возможности провести пренатальное лечение, оценивается степень риска преждевременных родов по отношению к антенатальной гибели плода и родоразрешение проводят досрочно с предварительным назначением препаратов для ускорения созревания легких плода. В некоторых случаях показано введение матери сердечных гликозидов для нормализации сердечной деятельности плода.
Перед родоразрешением (оно, как правило, происходит планово) готовятся к рождению ребенка с водянкой. Родильный зал должен быть оснащен аппаратурой для сердечно-легочной реанимации, формируется реанимационная бригада из 2-3 реаниматологов и 2-3 неонатологов (после рождения ребенка сразу интубируют и осуществляют искусственную вентиляцию легких 100% кислородом).
Сразу после рождения и проведения реанимационных мероприятий выполняется перикардиоцентез (удаление путем пункции околосердечной сумки накопившейся жидкости), плевральную пункцию (удаление жидкости из плевральной полости) и лапароцентез (высасывание жидкости из брюшной полости). В пупочную артерию устанавливается катетер для последующих инфузий эритроцитарной массы или крови.
Прогнозы
Прогноз при неиммунной водянке плода неблагоприятный и процент выживших детей составляет 20-33%. При развитии водянки в первом триместре беременность, как правило, заканчивается спонтанным абортом, во втором и третьем триместрах высок риск антенатальной гибели плода.
При иммунной водянке прогноз более утешительный, эффект от пренатального и постнатального лечения достигает 80-90%.
Некоторые исследования при беременности
Источник: https://www.diagnos.ru/diseases/beremennost/vodjanka-ploda-prichiny-lechenie-prognozy-posledstvija
Водянка плода. Узнайте больше об этом осложнении беременности.
Водянка плода – это условие, которое является маркером для других осложнений или состояний плода во время беременности. Это серьезное и потенциально опасное для жизни состояние, связанное с тяжелым отеком у плода или новорожденного и ненормальным количеством жидкости по крайней мере в двух фетальных органах. В некоторых случаях, как только основная причина найдена, водянку плода можно лечить. В тех случаях, когда это состояние не может быть вылечено, врач сделает все возможное, чтобы облегчить симптомы и обеспечить комфорт.
Типы водянки плода.
Существует два вида водянки плода: иммунный и неиммунный.

- Иммунный: возникает, когда иммунная система матери вызывает разрушение красных кровяных телец у плода.
- Неиммунный: это затрагивает большинство случаев водянки плода и вызвано, когда заболевания или другие осложнения вызывают у плода проблемы с управлением жидкостью. Некоторые из этих осложнений могут включать тяжелые анемии, врожденные инфекции, дефекты в сердце или легких, хромосомные аномалии и заболевания печени.
Симптомы.
Симптомы водянки плода наблюдаются при ультразвуковом исследовании и могут включать в себя аномальный сбор жидкости в различных пространствах органа, в том числе:

- Брюшной полости.
- Вокруг сердца или легких.
- Генерализованный отек.
Другими признаками водянки плода могут быть избыток околоплодных вод и утолщение плаценты.

Один симптом сам по себе не обязательно означает, что у вашего ребенка есть водянка плода, но он требует дальнейшего обследования.
Диагноз.
Диагностика водянки плода проводится с помощью ультразвукового исследования и требует наличия аномальной жидкости по крайней мере в двух областях тела плода. Для того, чтобы определить тип водянки, будет проверяться кровь матери. Также можно сделать забор фетальной крови или амниоцентез.
После того, как диагноз водянки плода будет подтвержден, будут сделаны другие тесты, чтобы определить основную причину водянки, для проведения соответствующего лечения. Эти тесты могут включать эхокардиограмму плода, тестирование на инфекции или врожденные проблемы, а также генетические тесты.
Генетический консультант или специалист по материнской и фетальной медицине высокого риска может стать частью вашей команды по уходу за беременностью, чтобы гарантировать, что вы и ваш ребенок получаете необходимый вам уровень ухода.
Лечение.
Лечение водянки плода зависит от основной причины.

Если нет доступного лечения причины или, если причина не найдена, принимаются меры по обеспечению комфорта, чтобы облегчить симптомы и обеспечить уход.
Небольшие осложнения с анализами крови могут быть решены переливанием крови плоду. Это включает в себя амниоцентез – направленный забор крови через пуповину, и поставка крови ребенку таким же образом. При неиммунной водянке плода лечение основано на причине возникновения водянки.
Уровень смертности от неиммунной водянки плода составляет от 60 до 90 процентов, в зависимости от основной причины. Чем раньше во время беременности обнаруживается водянка плода, тем тяжелее она протекает. Как только причина будет найдена, если лечение доступно, будут рассматриваться риски и преимущества этого лечения.
Когда родится ребенок.
В некоторых случаях для рождения ребенка будет рекомендовано кесарево сечение. После рождения ребенка он может нуждаться в различных услугах, включая агрессивную реанимацию и размещение дыхательных трубок.
Лечение часто бывает серьезным и очень агрессивным, и дети с водянкой плода могут быть очень больны при рождении. Поговорите с вашим врачом об уровне ухода, который, вероятно, потребуется вашему ребенку.
Осложнения.
Если вовремя не лечить, то водянка плода может стать фатальной для вашего малыша очень быстро. Это состояние является серьезным, и после того, как поставлен диагноз, необходимо срочное лечение, чтобы избежать смерти плода.
Некоторые осложнения водянки при беременности и у новорожденных включают в себя:

- Повышенный риск преждевременных родов из-за избытка околоплодных вод.
- Недоразвитые легкие из-за нехватки места в грудной клетке от распухших органов или избытка жидкости.
- Серьезные проблемы с дыханием или дыхательные расстройства.
- Жидкость вокруг сердца и легких, влияющая на дыхание и работу сердца.
- Тяжелый низкий уровень сахара в крови, что ставит детей в группу риска для возможных травм головного мозга.
Риски могут варьироваться в зависимости от основной причины возникновения водянки и места сбора жидкости. Поговорите с врачом о возможных осложнениях или рисках для вашей конкретной ситуации. Врач сделает все возможное, чтобы снизить риск осложнений и помочь вам справиться с любыми возникающими проблемами.
Заключение.
Осложнения беременности могут быть стрессовыми и страшными, а водянка плода – это серьезное состояние. Однако многие из основных причин возникновения водянки поддаются лечению. Поговорите с врачом о причинах возникновения водянки, какие варианты лечения являются оптимальными, а также обсудите риски и преимущества всех вариантов. Врач сможет принять во внимание ваши конкретные обстоятельства и здоровье вашего ребенка и помочь вам принять решение, которое лучше всего подходит для вашей семьи.
причины появления у взрослых, недоношенных детей и у плода
Отек подкожно-жировой клетчатки называется подкожным и диагностируется как у мужчин, так и у женщин. Он представляет собой скопление свободной жидкости в мягких тканях. Часто возникает на фоне хронических заболеваний, сбоев обмена веществ, при отсутствии физической активности и неправильном питании.
Подкожный отек локализуется во внесосудистом пространстве. В последнем в норме присутствует небольшое количество жидкости, при увеличении ее объема диагностируется отечность. Патология может присутствовать как во всем теле, так и на отдельных его участках. Местные опухоли более распространены и чаще выявляются на конечностях и лице.
Подкожные отеки жировой клетчатки развиваются по различным причинам. Типы заболеваний и состояний, определяющих их возникновение:
| Причина | Описание |
|---|---|
| Воспалительный процесс | Сдавливание кровеносных сосудов. Скопление излишней крови на периферии. Жидкость, проникая через сосудистую стенку, образует подкожный отек. Чем обширнее воспалительный процесс, тем больше появляется скопившейся жидкости. По мере его уменьшения опухоль спадает. |
| Травмы | Нарушение целостности кровеносных сосудов в пораженной области. Остановка или замедление процесса транспортировки крови влечет за собой развитие опухоли жировой клетчатки и скопление свободной жидкости в мягких тканях. Патология устраняется самостоятельно по мере заживления повреждений. |
| Нарушение циркуляции крови и лимфы | Следствие присутствия крупной опухоли, заболеваний вен и прочих патологий. Сбой кровообращения и лимфооттока со временем усугубляется, что увеличивает объем скопившейся жидкости. Последний исчезает только после лечения первичного заболевания. |
| Сбой обмена веществ | На формирование опухоли жировой клетчатки значительно влияет дисбаланс белка, возникающий при болезнях печени, истощении, авитаминозе, неправильном питании. У крови теряется способность удерживать жидкость, что приводит к появлению опухоли. |
Общий отек первоначально присутствует в жировой клетчатке. В дальнейшем он перемещается в мягкие ткани и органы. Причины развития:
- эндокринные нарушения – появление генерализованного подкожного отека является следствием гормонального сбоя;
- цирроз печени – скопление жидкости в жировой клетчатке брюшной стенки, поясницы, ног, возможен асцит;
- болезни почек – патология на лице, сопровождающееся бледностью кожи;
- истощение и невроз – вероятно развитие местной или генерализованной опухоли;
- легочная недостаточность – отечность в нижней части тела;
- аллергические реакции – формируется на лице, шее.
Опухоль жировой клетчатки, возникающая на отдельных участках тела, чаще всего является следствием заболеваний сосудов. Виды первичных патологий, приводящих к ее развитию:
- варикозная болезнь вен – наиболее распространен отек подкожно жировой клетчатки голени;
- тромбофлебит – совместно с опухолью присутствует болезненность в пораженном участке, воспаление в области тромбоза;
- заболевания головного мозга, влекущие нарушения работы многих систем организма;
- доброкачественные опухоли кожи и подкожной клетчатки – причина скопления малого объема жидкости в их области;
- крупные опухоли внутренних органов – отечность нижних конечностей, сочетается с их тяжестью и усталостью;
- артриты, артрозы – подкожный отек локализуется на локте, щиколотке, колене или других пораженных суставах;
- флеболимфедема – варикозное расширение вен с лимфедемой;
- нарушение лимфооттока – болезненность и отечность в области лимфоузлов;
- раны, ожоги, воспаления на коже – сопровождаются покраснением и подкожным отеком.
Часто патология развивается у лиц, имеющих стоячую или сидячую работу. В этом случае первичное заболевание может отсутствовать, а подкожный отек жировой клетчатки считается идиопатическим.
Классификация
Заболевание классифицируется по нескольким критериям. Два основных типа – местный и общий отеки. Виды по причине их возникновения:
- Гипопротеинемический. Сбой обмена веществ. Низкая концентрация альбуминов.
- Гидростатический. Повышение капиллярного давления.
- Мембраногенный. Высокая проницаемость капилляров из-за их травматизации.
По стадии формирования патология разделяется на предотек жировой клетчатки и выраженный отек. Первый вид является начальной стадией развития, а второй – явно выраженной опухолью.

Классификация подкожной отечности жировой клетчатки по виду жидкости:
- Слизь. Признак микседемы. Включает в себя органические кислоты, коллоиды межуточной ткани, воду.
- Экссудат. Содержит элементы крови, белок.
- Транссудат. Схож с экссудатом, но содержит меньшую концентрацию белка.
Опухоль жировой клетчатки способна развиваться с различной скоростью. Типы по быстроте возникновения симптомов:
- Хронический. Длительное образование скопления жидкости – до нескольких недель.
- Острый. Формирование за несколько часов.
- Молниеносный. Развитие опухоли от нескольких минут до одного часа. Обычно является следствием аллергической реакции, травмы.
Точный вид заболевания можно определить только по результатам комплексной диагностики. Назначением обследований и последующего лечения занимается врач-флеболог.
Симптомы
Интенсивность симптомов зависит от объема опухоли жировой клетчатки, его типа, индивидуальных особенностей пациента. Основные признаки:
- припухлость под кожей;
- след, не проходящий некоторое время после нажатия пальцем на отечную область.
Симптомы варьируются в зависимости от сопутствующих заболеваний. Виды первичных патологий и признаки опухоли жировой клетчатки:
- Сердечно-сосудистые нарушения. Свободная жидкость скапливается на нижних конечностях, особенно заметно ее появление к вечеру. Первый признак опухоли – длительное присутствие следов от одежды и обуви. Болевой синдром отсутствует.
- Болезни мочевыводящих органов. Отек жировой клетчатки под глазами и на лице, который ярче всего выражен в утреннее время.
- Патологии вен. Отечность плотная, присутствуют вблизи пораженных сосудов. Сопровождается ноющей болью, усталостью в ногах.
- Аллергия. Скопление жидкости под кожей на лице, языке, гортани.
При распространенном отеке подкожной клетчатки всего тела опухоль на лице наиболее заметна в утреннее время, к вечеру она перемещается к конечностям. Местный тип болезни не обладает способностью смены локализации.
Отек головы, лица, шеи
Данный вид заболевания возникает быстро, а его исчезновение происходит достаточно медленно. Опухоль жировой клетчатки на лице является заметным косметическим дефектом, создающим нездоровый внешний вид. Причины развития:
- простудные заболевания с воспалением пазух носа;
- травмы головы;
- болезни почек;
- воспаления в ротовой полости.
Патология способна самостоятельно исчезать к середине дня. Ее появление повторяется на следующее утро. Объем свободной жидкости в жировой клетчатке постепенно уменьшается и полностью исчезает по мере устранения основной патологии.
Наиболее опасной считается отечность шеи.  Она способна мгновенно развиваться при аллергических реакциях. При склонности к ее возникновению необходимо носить с собой средства для первой помощи. Отек подкожной клетчатки шеи при наличии тонзиллита встречается при дифтерии, способен развиваться при эндокринных нарушениях, опухолях горла, воспалении слюнных желез. Он может быть следствием онкологических процессов в данной области.
Она способна мгновенно развиваться при аллергических реакциях. При склонности к ее возникновению необходимо носить с собой средства для первой помощи. Отек подкожной клетчатки шеи при наличии тонзиллита встречается при дифтерии, способен развиваться при эндокринных нарушениях, опухолях горла, воспалении слюнных желез. Он может быть следствием онкологических процессов в данной области.
Местная опухоль может образоваться при поражении организма инфекциями. Так, распространенный отек подкожной клетчатки шеи при дифтерии характерен для большинства пациентов любого возраста, наиболее часто диагностируется при токсичной ее форме.
Отек на конечностях
Подкожная опухоль на руках и ногах может быть следствием местных заболеваний или нарушений функциональности систем организма. Причины его возникновения:
- крупные опухоли;
- болезни кровеносных сосудов;
- заболевания сердца;
- нарушение кровоснабжения и лимфооттока.
При объемных новообразованиях и других механических препятствиях для нормального кровотока чаще встречаются односторонний тип патологии. Такой вид не изменяется в течение дня и постепенно увеличивается.
Генерализованные
 Скопление жидкости по всему телу является признаком заболеваний сердца. Такие опухоли могут сочетаться с более объемными отеками подкожно-жировой клетчатки поясничной области и нижней части живота у лежачих больных. Данная патология вероятна и при наличии онкологического процесса на последних стадиях.
Скопление жидкости по всему телу является признаком заболеваний сердца. Такие опухоли могут сочетаться с более объемными отеками подкожно-жировой клетчатки поясничной области и нижней части живота у лежачих больных. Данная патология вероятна и при наличии онкологического процесса на последних стадиях.
Заболевание у детей
Данное заболевание в детском возрасте имеет те же причины развития, что и у взрослых. Основное отличие заключается в водянке плода – генерализованном типе патологии. Подкожный отек плода можно распознать уже в 12-13 недель с помощью УЗИ по соотношению размеров частей тела и положению рук и ног.

Водянка возникает при наличии одного из следующих факторов:
- мутации генов и хромосом;
- тяжелые болезни мочевыводящих органов;
- патологии сердечно сосудистой системы;
- аномалии развития костных и хрящевых тканей;
- патологии плаценты;
- многоплодная беременность;
- инфекции в организме матери в период беременности;
- гемолитическая болезнь плода;
- тяжелая степень нарушения обмена веществ.
Существует и местная форма патологии у ребенка в утробе. Подкожный отек плода возле головки может свидетельствовать о наличии резус-конфликта, гестоза у матери. Подобные отклонения встречаются в период инфекционного поражения, в случае его успешного лечения опухоль спадает самостоятельно.
Отеки подкожной основы у недоношенных детей вызваны незрелостью и, как следствие, низкой функциональностью систем жизнедеятельности.
Причины отечности жировой клетчатки у новорожденных:
- нарушения работы почек или гемодинамики;
- высокая проницаемость сосудов при инфекционных процессах или гипоксии;
- побочные эффекты инфузионной терапии;
- гипопротеинемия.
В норме подкожные отеки жировой клетчатки у новорожденных присутствуют несколько дней сразу после рождения. Чаще всего они исчезают уже в первые сутки после родов, что вызывает незначительную потерю веса – до 5-8% от общей массы тела.
Диагностика
Первоначально диагностируется сама подкожная отечность. Для этого проводится ее визуальный осмотр и пальпация, при необходимости – УЗИ подкожной жировой клетчатки. В дальнейшем обследование направлено на выявление причины возникновения опухоли. Виды диагностики:
- общие и биохимические анализы крови и мочи;
- исследование гормонального фона;
- электрокардиограмма;
- УЗИ органов брюшной полости.
При обнаружении первичного заболевания назначается более обширное исследование. Оно направлено на установление его типа, степени тяжести и других характеристик. При выявлении болезней опорно-двигательного аппарата необходим рентген или МРТ суставов, эндокринных нарушений – УЗИ соответствующих органов и т.д.

Методы лечения
Тип лечения подкожных отеков жировой клетчатки определяется его типом и причиной возникновения. Терапия подбирается индивидуально и включает в себя комплекс мер, направленных на устранение всех обнаруженных патологий.
При заболеваниях сердца
Нарушения сердечной деятельности устраняются с помощью медикаментов. Последние необходимы для нормализации сердечного ритма, артериального давления, устранения болевого синдрома. Дополнительно назначаются мочегонные препараты, выводящие излишки жидкости из жировой клетчатки.
Патологии почек
Для лечения почек используются диуретики. Это снижает нагрузку на мочевыводящие органы, способствуя их восстановлению. Пациентам с подкожными отеками жировой клетчатки следует соблюдать диету, снижающую до минимума потребления соли. Объем выпиваемой в сутки воды не должен быть менее полутора литров.

Заболевания почек можно лечить с помощью нетрадиционной медицины. Для этого подбираются травы и плоды, обладающие очищающими, мочевыводящими, противовоспалительными свойствами. Лучшими народными средствами для снятия подкожных отеков на фоне почечных патологий считаются арбуз, дыня, сельдерей, ромашка, шалфей, шиповник и почки березы.
Травмы
Подкожные отеки жировой клетчатки при травмировании тканей носят местный характер и исчезают самостоятельно. Для ускорения их устранения необходимо применять регенерирующие средства в различных формах выпуска. При переломах и ушибах используются бандажи и прочие поддерживающие изделия. Болевой синдром можно снять путем приема обезболивающих препаратов.
При травмах для снятия подкожных опухолей следует прикладывать компресс с ихтиоловой мазью. Средство не должно попадать в рану.
При высоком риске нагноения раны или уже начавшемся инфицировании следует пройти курс антибактериальной терапии. В противном случае подкожный отек способен увеличиваться.
Варикозное расширение вен
 При варикозе назначается прием антикоагулянтов, препаратов, улучшающих местное кровообращение. Распространено использование мазей от отеков, выводящих подкожную жидкость. В тяжелых случаях применяется хирургическое вмешательство. Хроническое варикозное расширение вен часто сопровождается подкожной опухолью вплоть до проведения операции по удалению пораженных участков сосудов.
При варикозе назначается прием антикоагулянтов, препаратов, улучшающих местное кровообращение. Распространено использование мазей от отеков, выводящих подкожную жидкость. В тяжелых случаях применяется хирургическое вмешательство. Хроническое варикозное расширение вен часто сопровождается подкожной опухолью вплоть до проведения операции по удалению пораженных участков сосудов.
Профилактика
Для профилактики подкожных отеков жировой клетчатки, возникающих вследствие длительного сидения или стояния, рекомендуется каждые 1-1,5 часа выполнять легкую гимнастику для улучшения кровотока. Для остальных видов патологии необходимо предотвращать появление ее первичного заболевания. Специалисты рекомендуют придерживаться здорового образа жизни:
- ежегодное полное медицинское обследование;
- регулярные занятия спортом;
- ежедневная гимнастика в домашних условиях по 15-20 минут;
- отказ от вредных привычек;
- сбалансированное питание;
- соблюдение питьевого режима;
- прием комплекса витаминов в весеннее время.
При высоком риске развития отеков жировой клетчатки рекомендовано ношение компрессионного трикотажа. Это относится к пациентам, имеющим генетическую предрасположенность, беременным, пожилым.
Подкожные отеки считаются вторичным заболеванием. Для их устранения следует назначать лечение причины, вызвавшую их появление. Длительность выздоровление определяется степенью тяжести основной патологии.
Отек мягких тканей плода что это
К сожалению никто не застрахован от многочисленных неприятностей как до фактической беременности, так и во время нее, ибо за все время вынашивания, малыш крайне уязвим и полностью зависит не только от матери, но и от окружающей внешней среды. Поэтому, крайне важно максимально обезопасить себя от всех возможных пагубных условий, которые могут послужить причиной страшных последствий.
Особенно это касается тех, чей организм уже работает с какими-то сбоями.
Женщины, болеющие сахарным диабетом и желающие завести ребенка, должны помнить об огромной ответственности, которая ложится на их плечи, так как некомпенсированное заболевание становится причиной различных осложнений. Одно из которых — фетопатия плода.
Что такое диабетическая фетопатия
Диабетическая фетопатия (ДФ) — это особое заболевание плода, которое развивается на фоне сахарного диабета или преддиабета у беременной женщины, когда уровень глюкозы держится выше нормальных показателей.
Для него характерно функциональное изменение состояния плода с нарушением работы почек, поджелудочной железы, микро- и макрососудистой систем ребенка.
Если в анамнезе присутствует фитопатия плода, то это является одним из оснований для оперативного родоразрешения.
Благоприятное течение беременности у женины, болеющей сахарным диабетом, зависит от многочисленных факторов особенно от типа заболевания, степени его компенсации и имеющихся осложнений (гестоз, многоводие и т.д.), принимаемых средств в лечении недуга, тактика ведения беременности, разработанная совместно с лечащим врачом.
Благоприятное течение беременности напрямую зависит от степени компенсации сахарного диабета!
Если уровень гликемии на протяжении всей беременности всегда держался в пределах целевых значений, то можно не боятся каких-либо пагубных последствий (при соблюдении всех рекомендаций лечащих врачей).
Если болезнь не компенсировать, то гипергликемия сказывается на развитии плода и сроке фактического вынашивания, который, как правило, всегда меньше нормального, ибо врачам приходится срочно вмешаться в процесс, дабы спасти жизнь как матери, так и ее ребенка в тех случаях, когда это необходимо.
Для такого состояния типичным является изменение ультраструктуры плацентарного барьера, когда негативному воздействию подвергаются компенсаторноприспособительные реакции плаценты. Она не может должным образом функционировать и обеспечивать плод всем необходимым. Происходит своего рода нарушение контакта с кровью матери. Врачи могут поставить диагноз гиперплазии капилляров.
В результате может измениться масса плода (крупные, но при этом плохо развитые), развиваются внутриутробные заболевания или какие-либо аномалии.
Признаки, симптомы
- макросомия (крупный плод весом более 4 кг)
- характерный внешний вид (непропорциональные размеры, когда объем живота превышает размеры головы более чем на 2 недели, короткие ручки и ножки, отекшее лицо, широкие плечи, большой живот)
- частота пороков развития
- избыточное отложение подкожного жира
- отечность мягких тканей плода
- срок родоразрешения сокращен
- высокая перинатальная смертность
- внутриутробная задержка в развитии
- расстройство дыхания
- сниженная активность
- кардиомегалия (увеличение печени, почек и надпочечников, но при этом они плохо развиты)
Также окружность головы малыша может быть значительно меньше окружности плечевого пояса.Это приводит к многочисленным послеродовым травмам, так как головка малыша сравнительно маленькая и трудности по ее выводу не возникают, а вот выход плеч сильно затруднен.
Поэтому, сперва могут освободить одну руку даже в ущерб малышу (могут ее сильно травмировать). У них чрезмерно развита подкожножировая клетчатка, могут быть отеки, зачастую имеется гипертрихоз.
Но самым ярким показателем фетопатии плода является — макросомия.
Большинство практикующих врачей склонны считать, что главная причина формирования пороков развития заключается в гипогликемии и гипоинсулинемии на ранних сроках беременности, дополнительными неблагоприятными факторами являются гипоксия, сосудистые расстройства, нарушения липидного обмена.
Причины
Причиной такого неблагоприятного течения беременности служит некомпенсированный сахарный диабет 1 и 2 типов, а также наличие у матери гестационного диабета.
Под действием избытка глюкозы в крови матери, поджелудочная железа малыша начинает вырабатывать чрезмерное количество инсулина. Переизбыток глюкозы, поступившей к малышу через кровь матери, начинает интенсивно расходоваться, но для полноценного развития малютки необходимо определенное ее количество. Весь переизбыток преобразуется в жир, что сказывается на массе плода.
Если не нормализовать гликемию, то это приведет к наращиванию избыточной жировой клетчатки плода и замедлит, отяготит дальнейшее нормальное развитие всей внутренней системы органов и тканей тела малыша.
Диагностика
Основной метод выявления каких-либо отклонений у плода, безусловно, отражается на ультразвуком исследовании, когда можно визуализировать часть процесса внутриутробного развития.
Рекомендованный режим исследования для болеющих сахарным диабетом:
- в I триместре беременности однократно (на первой явке в женскую консультацию акушер-гинеколог обязательно направит на УЗИ)
- во II триместре (между 24 и 26 неделями) однократно. Делается это для того, чтобы определить имеются ли какие-то пороки развития центральной нервной (18 — 24 нед.), мочеполовой и костно-суставной (24 — 28 нед.), сердечно-сосудистой систем и органов пищеварения (26 — 28 нед.).
- III триместр назначается УЗИ 2, а то и три 3 раза вплоть до конца родоразрешения. Если у женщины имеется инсулинозависимый сахарный диабет, то исследование ультразвуком проводится на 30 — 32 неделе, а после по 1 разу в неделю.
Что может показать УЗИ при неблагоприятном течении беременности (при эмбриофетопатии)?
- макросомию
- диспропорцию тела
- сдвоенный контур плода из-за возможной отечности мягких тканей или увеличения подкожного жира
- двойной контур головы (толщина мягких тканей темной области в III триместре увеличена более 3мм, хотя в норме не более 2мм)
- в области костей черепа и кожей плода замечена эхонегативная зона (свидетельствует об отеках)
- многоводие (определяют по разнице между переднезадним размером полости матки и средним диаметром живота плода от 20 мм и более)
- Исследования биофизического состояния плода
Необходимо для того, чтобы выявить нарушения в морфофункциональном развитии мозга, что является наиболее тяжелым проявлением эмбриопатии. Чтобы это проверить врачи в течении как минимум 1,5 часов фиксируют двигательную активность плода, дыхательные движения и сердечный ритм.
Если имеется фетопатия, то спокойный сон малыша кратковременный, большую часть времени он остается активным. Короткий сон длится не более 50 минут. За это время заметны продолжительные и частые децелерации сердечного ритма (уменьшение частоты сердечных сокращений, замедление сердечного ритма).
Смотрят на следующие показатели:
- скорость сокращения волокон миокарда
- определяют время изгнания левого желудочка сердца
- оценивают величину сердечного выброса (левый желудочек)
- определяют индекс резистентности кровотока в артерии пуповины и систоло-диастолическое отношение кровотока в артерии
Допплерометрия проводится на 30 неделе и позволяет оценить состояние центральной нервной системы (ЦНС). По сути это тоже ультразвуковое исследование, но, скажем так, узконаправленное.
- Кардиотокография с оценкой функциональных проб (КТГ)
За время этой процедуры проводится оценка частоты сердечных сокращений в покое, движении, во время сокращения матки и при наличии влияния окружающей среды. Врачи проведут тесты, за время которых и возьмут несколько проб.
- Оценка биохимических маркеров фетоплацентарной системы
Необходимо определить, имеются ли признаки фето-плацентрной недостаточности (ФПН). Определяют по анализам крови и мочи. Диагностические биохимические показатели таковы: плацентарный лактоген, прогестерон, окситоцин, α-фетопротеин (АФП). По концентрации АФП судят о степени выраженности диабетической фетопатии (при этом заболевании количество данного белка превышает норму в III триместре беременности).
Поэтому, определение гормонального профиля беременной рекомендовано проводить каждые 2 недели на протяжении II и III триместров.
Лечение
На протяжении всего срока беременная женщина ведет самоконтроль гликемии и артериального давления. При необходимости назначают дополнительную инсулинотерапию. В целях профилактики сахар исследуют ежедневно через каждые 3-4 часа. Уровень гликемии корректируют либо инулином, либо глюкозой (в целях предупреждения гипогликемии).
Обязательно принимают дополнительные витамины, соблюдают сбалансированную диету, общая калорийность которой составляет от 2800 до 3200 ккал, а также учитывают прочие рекомендации лечащих врачей. В питании снижается количество жирной пищи, а до непосредственных родов рацион беременной должен быть обогащен легкоусвояемыми углеводами.
Правила питания при гестационном сахарном диабете (диета и некоторые рекомендации)
Первоначально на основе ультразвукового исследования необходимо определить оптимальный срок родов. При несложной беременности наиболее благоприятным временем считается срок на 37 неделе. При возможных угрозах жизни и здоровья как матери, так и ребенка прерывание беременности назначают раньше 36 недели. Более ранние сроки могут быть назначены при явной угрозе жизни матери, о спасении ребенка говорить, как правило, не приходится.
Такое возможно, если у беременной прогрессирует тяжелый гестоз, имеются ангиопатии, многоводие, почечная недостаточность, диабетическая нефропатия, прогрессирует гипоксия плода или замечены серьезные нарушения жизнедеятельности плода, стабильно высокая гипергликемия и прочее.
Обязательно во время родов отслеживают гликемию. Если уровень сахара в крови будет слишком низким, то женщине будет намного сложнее родить из-за недостатка энергии (на сокращение маточных стенок затрачивается большое количество глюкозы). Во время родов или после них она может потерять сознание, впасть в гипогликемическую кому.
Также сами роды не должны затягиваться. Если они длятся более 8 — 10 часов, то врачи прибегают к помощи кесарева сечения, после которого назначают лечение антибиотиками. При затянувшихся родах вводят раствор соды, чтобы предупредить развитие кетоацидоза беременной.
Если до родов у женщины начался токсикоз, то назначают содовые клизмы, проводят кислородные ингаляции.
Если у женщины отмечаются симптомы гипогликемии, то необходимо купировать их быстрыми углеводами: предлагается выпить сладкой воды в пропорции сахара и воды 1 столовая ложна на 0.1 л, если состояние не улучшается, то вводится внутривенно 5% раствор глюкозы в объеме 500 мл (ставят капельницу). При судорогах вводят гидрокортизон в объеме от 100 до 200 мг, а также адреналин (0,1 %) не более 1 мл.
Чтобы ускорить обменные процессы используют витаминные растворы (витамины А, С, Р, Е, В12, рутин, никотиновую кислоту и другие).
Чтобы предупредить развитие гипогликемии и последующих за ней осложнений спустя 30 минут после родов, малышу вводят 5% раствор глюкозы. Через каждые два часа необходимо материнское молоко.
Это довольно частое явление у только что родившихся детей, так как в их кровь больше не поступает глюкоза из крови матери и только материнское молоко, насыщенное питательными веществами, может купировать данное состояние.
После перерезания пуповины поджелудочная железа продолжает вырабатывать инсулин, а как таковая энергия в организм более не поступает. Чтобы восполнить баланс необходимо частое кормление.
После родов за ребенком с признаками диабетической фетопатии, врачи внимательно следят за его состоянием в частности — дыханием. При его отсутствии прибегают к помощи искусственной вентиляции легких. Чтобы легкие расправились и начали выполнять свои функции малышу могут ввести особое вещество — сурфактант, которое помогает ребенку сделать первый вдох. При нормальном течении беременности и развитии у детей без признаков фетопатии сурфактанта вырабатывается достаточное количество и они сразу начинают хорошо дышать.
Если отмечаются неврологические расстройства, то исправить ситуацию помогут магний-кальциевые растворы. При расстройстве печени, когда кожа ребенка и белки глаз имеют желтушный оттенок, назначают сеансы строго дозированного ультрафиолетового облучения.
Что касается самой мамы, то уровень вводимого ей инсулина после родов всегда снижают в 2-3 раза, чтобы предупредить гипогликемию, так как концентрация глюкозы в крови резко падает. В первые дни могут применять простой инсулин, но спустя 2 — 4 дня после рождения малыша, ее уровень, как правило, резко повышается. Поэтому, в это время необходимо особенно тщательно мониторить гликемию и переходить на более интенсивный курс инсулинотерапии.
Спустя 7 — 10 дней (к моменту выписки) восстанавливается нормогликемия до тех значений, которые соответствовали женщине до беременности.
Возможные осложнения
- неонатальный сахарный диабет (диабет новорожденных)
Как правило, диабетическая фетопатия может быстро перерасти в СД 2 типа.
Развивается из-за недостатка кислорода.
- гипогликемия
- гипокальциемия
Максимально низкий уровень кальция в крови у рожденного малыша отмечается на 2 — 3 сутки, концентрация кальция снижается до 1.74 ммоль/л и меньше. Проявляется данное состояние в гипервозбудимости ребенка, подергиваниях руками, ногами, пронзительном крике. При этом имеется тахикардия и тонические судороги.
Если в анализе крови концентрация магния ниже 0.62 ммоль/л. Симптоматическая картина схожа с поведенческим состоянием малыша при гипокальциемии. Для подтверждения подобных состояний проводят также ЭКГ.
Свойственна недоношенным детям с фитопатией.
- респираторный дистресс-синдром (РДС)
Его еще называют болезнью гиалиновых мембран. Развивается в случае преждевременных родов, при задержке созревания сурфактантной системы легких. Обусловлен дефицитом вещества сурфактанта, который прогрессирует на фоне гиперинсулинемии, которая подавляет действие кортизола.
Иначе синдром влажных легких, который схож с РДС. Его проявления, как правило, исчезают спустя 72 часа после рождения. Увеличивается частота дыхания, но снижается концентрация кислорода в крови.
Как только ребенок родился, то в его легких остается какое-то количество жидкости, которое быстро всасывается и попадает в кровь. Если этот процесс замедлен, то развивается данное состояние, которое купируют подачей кислорода. Чаще свойственно детям рожденным при помощи кесарева.
Приводит к застойной сердечной недостаточности в следствии увеличения избыточного количества жировых отложений, гликогена в миокарде. Это негативно сказывается на сердечной активности.
Желтуха, которая проявляет себя спустя 2 — 3 суток после рождения.
Характерное состояние, при котором увеличивается количество эритроцитов крови, но механизмы ее зарождения до сих пор не изучены.
- тромбоз вен почек (эмболия)
Если вязкость крови повышается, то может развиться данное осложнение. Встречается относительно редко у небольшого количества детей, чьи матери болели сахарным диабетом до зачатия. Проявляет себя при отеках, опухоли брюшной полости, которую можно обнаружить при ультразвуковом исследовании.
Необходимые тесты, которые берутся у ребенка после рождения
- определяется уровень гликемии
Контролируется сразу после рождения, а после берется проба крови на глюкозу через 1, 4, 8, 12, 20, 24 часа. Повторяют анализ в день выписки.
- биохимический анализ крови на кальций и магний
По сыворотке крови определяют через 6, 24 и 48 часов после родов.
- биохимия крови
На концетрацию белка и его фракции, мочевину, уровень калия, натрия, холестерина, при необходимости определяют также: щелочную фосфатазу, ACT, АЛТ и прочее.
- общий анализ крови
Обязательно определяют гематокрит
- общий анализ мочи
В первые и на третьи сутки жизни малыша.
- электрокардиография
Проводится при подозрении на возможные пороки развития сердца.
Профилактика
Несложно догадаться о том, что все профилактические действия сводятся к тому, чтобы до зачатия (в идеале за 4 — 6 месяцев) женщина добилась стойкой компенсации заболевания и на протяжении всей беременности сохраняла нормогликемию.
Кроме того, необходимо внимательно и ежедневно отслеживать уровень сахара в крови, чтобы предупредить проявления гипер- или гипогликемии. Строго соблюдать дозировку инсулина, адаптированную под определенную диету.
Кроме того, важно своевременно проходить УЗИ, чтобы предупредить прогрессирование диабетической фетопатии, соблюдать все рекомендации акушер-гинеколога.
Вовремя встать на учет по беременности. Желательно сделать это до 12 недели.
Благоприятное родоразрешение и развитие малыша зависит в первую очередь от матери, которая должна всегда следить за сахарным диабетом и своевременно проводить профилактику гипергликемических состояний, свойственных диабетикам.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
| Не стесняйся, а скорей делись информацией с друзьями! |
| Чем нас больше — тем лучше для всех! |
| Большое спасибо всем, кто не остается равнодушным и поделился записью! |
Неиммунный отек плода на сроке 13 нед: ru_perinatal — LiveJournal
- mouse_mama (mouse_mama) wrote in ru_perinatal,
Category: Дорогие девушки, привет! Очень давно читаю перинатал, но вот очень понадобилась ваша помощь. У меня такая вот сложная ситуация. Надеюсь, кто-то из вас сможет рассказать похожую историю с хорошим концом.
Сегодня была на УЗИ, срок 13, 5 недель, там увидели выраженный подкожный отек в области головы, шеи и туловища у плода, диагноз: неиуммунный отек плода. При этом ВСЕ остальные показатели в норме: ктр, бпр соответствуют сроку, носовые косточки визуализируются, кости все в порядке, органы тоже, с плацентой вроде тоже все ок. 10 дней назад на УЗИ никаких отеков не было. Но первый скрининг в 11 недель был плохой: оба гармона занижены, пересдала его в 12 недель, гармоны также были занижены, но скрининг показал низкий риск пороков.
Узист из ЦИРа очень напугала и отправила к генетику. Сейчас праздники, мой врач в отпуске, посоветоваться не с кем, я в панике и, если честно, плачу уже много часов подряд. Это уже третья беременность, до этого были ЗБ, причины в моем гемостазе, за которым я сейчас тщательно слежу.
В интернете нашла много примеров неиммунной водянки (но мне пока этот диагноз не поставили, насколько я понимаю, при нем есть еще какие-то отклонения на узи, кроме отека), все эти примеры заканчивались плохо.
Скажите пожалуйста, была ли у кого-то похожая ситуация? Возможно, был кто-то, у кого на узи отек увидели, а потом он прошел и все было хорошо???
Заранее всем огромное спасибо.
Photo
Hint http://pics.livejournal.com/igrick/pic/000r1edq
Отек плаценты, причины, спмтомы, диагностика, методы лечения
Плацента – это важнейший орган перинатального периода. С одной стороны, она надежно защищает малыша в утробе, препятствует негативному воздействию окружающей среды. С другой — обеспечивает взаимосвязь организмов матери и ребенка. Отек плаценты крайне опасная патология, как для женщины, так и для плода.
Причины
Утолщение стенок детского места серьезная и опасная патология. Может быть спровоцирован рядом причин.
Наиболее распространёнными факторами являются:
- отрицательный резус-фактор у беременной женщины и положительный у плода. Такая ситуация носит название резус-конфликта;
- наличие инфекционных процессов в организме матери, таких как сифилис, токсоплазмоз и др;
- сахарный диабет на сроке больше 20 недель;
- наличие острых респираторных инфекций и вируса гриппа;
- развитие многоплодной беременности;
- инфекция плаценты;
- проявление симптоматики позднего токсикоза после 34 недели;
- внутриутробное заражение плода разнообразными инфекциями;
- неправильная работа почек и выделительной системы матери;
- лишний вес;
- дистрофия будущей матери.
Внешние и скрытые отеки
Отек – это скопление жидкости в каком-либо участке организма. Бывают 2 видов:
- внешние;
- скрытые.
Внешние отеки легко диагностируются визуально. К ним относятся отеки ног, пальцев рук и ног, кистей.
Скрытые увидеть практически невозможно. Одним из симптоматических признаков, который может сигнализировать о наличии проблемы является быстрый набор массы тела.
Опасность:
- нарушение процесса кровообращения;
- развитие гипоксии у плода;
- замедление темпов внутриутробного питания плода;
- провоцирует развитие гестоза на поздних сроках;
- внутриутробная задержка развития.
Отек плаценты относится к скрытой форме данной патологии и считается очень опасным для мамы и малыша.
Симптомы
Сопровождается следующими симптомами:
- изменяется характер шевелений ребенка в утробе, они становятся менее активными и могут прекращаться на продолжительное время;
- сердечный ритм ребенка замедляется;
- формирование плацентарной недостаточности;
- у плода диагностируется гипоксия;
- внутриутробная задержка развития ребенка и отставание в показателях нормы.
Внимание! На первых этапах патологию диагностировать невозможно, т.к. она протекает бессимптомно. Первые признаки появляются на поздних сроках беременности.
При обнаружении одного или нескольких симптоматических признаков необходимо как можно скорее обратиться к врачу, который ведет беременность.
Он назначит дополнительное обследование и при подозрении на отек плаценты скажет, что делать дальше.
Диагностика
Для того чтобы своевременно диагностировать данную патологию течения беременности необходимо регулярно проходить плановый контроль у врача и сдавать анализы.
Методы диагностики:
При прохождении планового ультразвукового исследования врач обязательно определяет толщину плаценты и состояние кровеносных сосудах.
Малейшее отклонение показателей от нормы станет причиной дополнительного обследования.
Кардиотокография помогает определить особенности сердечных сокращений плода и установить нарушения ритма.
Клинические исследования биологических жидкостей дают возможность определить изменения состояния организма беременной женщины.
Лечение
Терапии данной патологии направленно на нормализацию плацентарного кровообращения. Это необходимо для восстановления нормального питания ребенка в утробе матери.
Продолжительность и особенности лечения определяет врач после комплексного обследования беременной женщины.
Оно может быть разнообразным и зависит от причины, которая спровоцировала развития данной патологии.
Если в анамнезе диагностирован резу-конфликт, то используется метод внутриутробного переливания красных кровяных телец – эритроцитов. Эту процедуру проводят через артерии пуповины.
Если отек сформировался на фоне сахарного диабета матери, то терапия будет направлена на нормализацию концентрации сахара в крови женщины.
При диагностировании в организме патологических процессов инфекционной или воспалительной природы, то беременной женщине врач назначает лечение антибиотиками, которые разрешены к употреблению в период вынашивания ребенка.
Патология сформировавшаяся на фоне нарушения процессов метаболизма лечится нормализацией кровообращения и обменных процессов в организме.
Независимо от фактора, спровоцировавшего отек плаценты будущей маме рекомендовано снизить потребление поваренной соли. Исследованиями доказано, что она способствует задержке жидкости в тканях организма.
Помимо этого, женщине могут быть назначены диуретические препараты и дополнительным прием аскорбиновой кислоты.
Иногда беременность протекает с осложнениями. Одним из вариантов патологического течения перинатального периода является отек плаценты.
Это серьезное и опасное осложнение, которое может негативно сказываться на внутриутробном развитии ребенка.
Своевременное обнаружение тревожно симптоматики и обращение к врачу поможет вовремя диагностировать патология и предпринять необходимые меры.
Соблюдение профилактических рекомендации и ведение здорового образа жизни значительно снижает вероятность возникновения данного осложнения беременности.
Интересное видео: что такое плацента
( Пока оценок нет )
![]()
Alexey/ автор статьи
Понравилась статья? Поделиться с друзьями:
Отек живота при беременности: как определить, что делать
Во втором и третьем триместрах отёки не редкость, помимо припухлости рук, ног и лица, возникает отек живота при беременности.
Это первый симптом, сигнализирующий о наличии гестоза, который достаточно опасен для развития плода. Женщине «в положении» необходимо знать, как определить отек живота при беременности.

Симптомы отека живота
Причин такого состояния может быть множество, например, формирование патологий, дисфункция работы внутренних органов и физиологические причины.
Симптомы развития гестоза:
- Опухлость нижних и верхних конечностей,
- Одутловатость овала лица,
- Отек передней брюшной стенки,
- Высокое артериальное давление,
- Судороги.
Отеки при беременности происходят по причине дисфункции проницаемости капилляров и нарушения водно-солевого баланса.
Отек живота при беременности чаще всего появляется в середине второго триместра. Отечность также характерна для области крестцового и поясничного отделов. Это происходит за счет того, что в теле беременной женщины возрастает уровень жидкости. Отек живота является одним из самых серьезных, ведь это скрытый тип, который сложно диагностировать вовремя.
Отек живота при беременности опасен для плода, отекают внутренние ткани, мышцы живота, матка и напухает плацента. За счет этого значительно ухудшается приток кислорода к малышу, и беременность может быть под угрозой.
Возможные осложнения отека живота:
- Выкидыш,
- Вялая родовая деятельность,
- Сильный токсикоз,
- Отслоение плаценты,
- Анемии плода и т. д.
Также нередки случаи рождения недоношенного ребенка или мышечной дистрофии.
Чтобы предотвратить нарушения развития плода необходимо вовремя определить отек живота при беременности, для этого следует с середины второго триместра контролировать анализы мочи, уровень артериального давления и вес беременной.

Причины отека живота при беременности
Причины появления припухлости самые разнообразные, достаточно часто это физиологические изменения гормонального фона женщины.
Помимо этого существует ряд других причин возникновения отеков:
- Развитие сердечной недостаточности.
- Дисфункция работы почек.
- Высокое давление и увеличение циркуляции крови.
- Нарушение кровотока и работы сосудистой системы.
Самой распространенной причиной того, что отекает живот являются проблемы сердечно-сосудистой системы. Чтобы вовремя поставить правильный диагноз врачи проверяют размер печени, которая в первую очередь подвергается изменениям.
Диагностирование, как определить отек живота в период беременности
Необходимо знать, как определить отек, возможно ли это сделать самостоятельно или только на осмотре у врача? Распознать видимые отеки можно самостоятельно, а вот диагностировать скрытые может только лечащий специалист, после обследования.
Диурез
Отек живота при беременности – последствия задержки жидкости в тканях, т.е. диуреза. Женщине необходимо осуществлять контроль выпитой жидкости и выведенной (моча, пот, дыхание). Нормальный уровень вывода с мочой – 75%, если же есть отклонения это может свидетельствовать о развитии скрытых отеков.
Опухание лодыжки
Во втором триместре важно контролировать изменения диаметра лодыжки. Если размер больше стандарта на 1 см – есть вероятность внутренней отечности, включая отек передней брюшной стенки при беременности.
Как снять отек?
При наличии гестоза, всех беременных женщин волнует только одно: как снять отек, снизить локализацию, устранить симптомы?
Диета
В питании рекомендуется ограничить потребление соли, воды (до 1,5 в день) и придерживаться некоторых советов:
- Количество белка не менее 150 г. на 1 кг еды в сутки,
- Мяса приблизительно 120 г.,
- Творога – 200 г.,
- Морепродукты – 150 г.
Данные продукты обогащают организм беременной женщины необходимыми витаминами и минералами. Важно соблюдать питьевые ограничения и в таком случае отечность постепенно будет снижаться.
Диета противопоказана тем, кто страдает:
- Аллергическими реакциями или непереносимостью одного из указанных продуктов,
- Хроническими заболеваниями почек, печени и желудочно-кишечного тракта.
При отёках рекомендуется продолжать диету 14 дней.
К диете в период беременности нельзя относиться «спустя рукава», ребенок и будущая мама должны получать максимум витаминов и минералов.
Бессолевая диета
Данная диета хорошо тем, что можно употреблять все продукты, но существует одно условие – они не должны включать соль:
- Завтрак – 1 яблоко, 100 г. творога,
- Второй завтрак – 200 г. злаковой каши,
- Обед – вареный рис, тушеные овощи, филе курицы,
- Ужин – 150 г. рыбы приготовленной на пару, овощной салат.
Также если проявляются отеки при беременности на животе назначают разгрузочные дни, проводить которые нужно только по согласованию и правилам специалистов.
К мероприятиям снятия отечности на животе необходимо подходить грамотно, чтобы не навредить матери и ребенку.
Для предотвращения развития отека живота назначают профилактическую диету, основой которой составляют ягоды, овощи (тыква, огурцы, арбуз, дыня и т. д.):
- Завтрак – 2 дольки арбуза, 200 г. тыквенной каши,
- Второй завтрак – 1 стакан кефира,
- Обед – салат из помидоров и огурцов, 100 г. приготовленной на пару рыбы,
- Ужин – тушеные овощи, 1 котлета, чай на травах.
Мочегонные травы
Лечебные травы, которые обладают мочегонными свойствами, назначаются врачом для эффективной борьбы с отеками.
К таким растениям относятся:
- Петрушка,
- Лист брусники,
- Толокнянка,
- Клюква и т. д.
Они обладают диуретическими и спазмолитическими свойствами, поэтому принимать их необходимо с особенной осторожностью, под руководством врача.
Медпрепараты
Устранить отеки помогают медикаменты группы антикоагулянтов, совместно с укрепляющими стенки сосудов препаратами:
- «Венорутон»,
- «Аскорутин»,
- «Эскузан».
Важно! Прием лекарственных средств необходимо проводить только с назначения врача, в период беременности запрещено заниматься самолечением!
Для снятия симптомов рекомендуют использовать местные гели:
- «Венитан»,
- «Гепариновая мазь»,
- «Лиотон-гель».
Профилактика отека живота при беременности
Намного проще вовремя предотвратить развитие отеков живота, чем в будущем их лечить, поэтому рекомендуют использовать профилактические мероприятия, укрепляющие иммунную систему.
Больше свежего воздуха
При беременности необходимо чаще гулять на свежем воздухе, совершать прогулки нужно осторожно, неспешным шагом, не более 2 часов. Такие мероприятия помогут значительно улучшить кровоток, прогулка поднимет общий тонус и настроение, насытит маму и плод кислородом. Ежедневное гуляние поможет предотвратить излишние жировые отложения. Если отекает передняя брюшная стенка прогулки могут стать частью комплексной терапии в лечении данного симптома.
Компрессионное белье
Чтобы не допустить развитие отеков врачи назначают компрессионное белье (гольфы, колготки, чулки). Это поможет избавиться от припухлости ног, области поясницы, справиться с развитием варикозного расширения вен.
Также женщинам «в положении» не стоит долгое время находиться под палящим солнцем, в жарких местах. Чтобы предотвратить отечность нужно избегать долго стоять или находиться в положении сидя.
На любом сроке беременности можно воспользоваться рекомендациями профилактики, не дожидаясь первых симптомов того, что припухла передняя стенка живота. Каждой женщине необходимо прислушиваться к самочувствию, проводить осмотры, чтобы вовремя приступить к лечению отеков живота.
 Загрузка…
Загрузка…
Растяжения, деформации и другие травмы мягких тканей — ОртоИнфо
Острые повреждения мягких тканей различаются по типу и степени тяжести. Когда происходит острая травма, начальное лечение по протоколу RICE обычно очень эффективно. RICE означает Отдых, Лед, Сжатие и Подъем.
- Остальное. Сделайте перерыв в работе, вызвавшей травму. Если у вас травма ноги, ваш врач может также порекомендовать вам использовать костыли, чтобы не переносить вес.
- Лед. Используйте холодные компрессы по 20 минут за раз несколько раз в день. Не прикладывайте лед непосредственно к коже.
- Сжатие. Для предотвращения дополнительного отека и кровопотери носите эластичный компрессионный бинт.
- Высота. Чтобы уменьшить отек, во время отдыха поднимите травму выше уровня сердца.
Растяжения
Растяжение связок — это растяжение и / или разрыв связки, прочной полосы соединительной ткани, которая соединяет конец одной кости с другим.Связки стабилизируют и поддерживают суставы тела. Например, связки в колене соединяют бедренную кость (бедро) с большой берцовой костью (голень), позволяя вам ходить.
Наиболее уязвимыми для растяжения являются лодыжки, колени и запястья. Растяжение лодыжки может произойти, когда ваша ступня поворачивается внутрь, вызывая сильное напряжение связок внешней лодыжки. Растяжение колена может возникнуть в результате резкого поворота, а растяжение связок запястья может возникнуть, если вы упадете на вытянутую руку.
Растяжения классифицируются по степени тяжести:
- Растяжение связок 1 степени (легкое): Незначительное растяжение и некоторое повреждение волокон связки.
- Растяжение связок 2 степени (умеренное): Частичный разрыв связок. Когда сустав перемещается определенным образом, возникает ненормальная рыхлость (дряблость).
- Растяжение связок 3 степени (тяжелое): Полный разрыв связки. Это может вызвать значительную нестабильность.
Хотя интенсивность различается, боль, синяки, отек и воспаление являются общими для всех трех категорий растяжений.Лечение растяжений начинается с протокола RICE и физиотерапии. Умеренные растяжения часто требуют периода фиксации (например, для поддержки и фиксации вывихнутой лодыжки можно носить прогулочные ботинки CAM). Самые тяжелые растяжения могут потребовать хирургического вмешательства для восстановления разорванных связок.
Штаммы
Растяжение — это повреждение мышцы и / или сухожилия. Сухожилия — это фиброзные связки ткани, которые прикрепляют мышцы к кости. Растяжения часто возникают в спине или ноге (обычно в подколенном сухожилии).
Подобно растяжению, растяжением может быть простое растяжение мышцы или сухожилия, а также частичный или полный разрыв мышцы и сухожилия. Симптомы напряжения могут включать боль, мышечный спазм, мышечную слабость, отек, воспаление и спазмы.
Футбол, футбол, хоккей, бокс, борьба и другие контактные виды спорта подвергают спортсменов риску растяжения подколенного сухожилия, равно как и виды спорта с быстрым стартом, такие как бег с барьерами, прыжки в длину и бег. Гимнастика, теннис, гребля, гольф и другие виды спорта, требующие сильного захвата, часто имеют растяжение связок рук.Деформации локтей часто возникают в ракетках, метаниях и контактных видах спорта.
Рекомендуемое лечение растяжения такое же, как и при растяжении связок: покой, лед, сжатие и подъем. После этого следует выполнять простые упражнения для снятия боли и восстановления подвижности. При более серьезном разрыве может потребоваться хирургическое вмешательство.
Ушибы (синяки)
Ушибы возникают, когда прямой удар (или повторные удары) тупым предметом попадает в часть тела, раздавливая подлежащие мышечные волокна и соединительную ткань, не повреждая кожу.Ушиб может возникнуть в результате падения или прижатия тела к твердой поверхности. Изменение цвета кожи вызвано скоплением крови вокруг травмы.
Большинство ушибов легкие и хорошо поддаются протоколу RICE. Если симптомы не исчезнут, следует обратиться за медицинской помощью, чтобы предотвратить необратимое повреждение мягких тканей.
,
Повреждение мягких тканей: большой палец | Учебные больницы Университета Халла NHS Trust
- Справочный номер: HEY-256/2014
- Отделения: Ортопедия
Перевести страницу
Используйте кнопку наушников (внизу слева), а затем выберите глобус, чтобы изменить язык страницы. Нужна помощь в выборе языка? См. Ресурс «Поддерживаемые голоса и языки Browsealoud».
Введение
Этот буклет создан для того, чтобы дать вам общую информацию о вашей травме.Эта брошюра должна дать ответы на большинство ваших вопросов. Он не предназначен для замены разговора между вами и вашим врачом, но может служить отправной точкой для обсуждения. Если после прочтения у вас возникнут какие-либо опасения или вам потребуются дополнительные объяснения, обсудите это с лечащим врачом.
Что такое травма мягких тканей?
Термин «мягкая ткань» относится к мышцам, связкам и сухожилиям, которые окружают и поддерживают наши суставы. Травмы мягких тканей, окружающих большой палец, обычно вызваны сильным растяжением при неловком приземлении на руку или прямым ударом, например, при игре в мяч.
Какие симптомы?
Повреждение мягких тканей большого пальца может привести к:
- Боль.
- Жар, покраснение или синяк.
- Отек.
- Скованность и потеря функции.
Обезболивающее
Наиболее важное начальное лечение направлено на снятие боли и отека в соответствии с принципами RICE:
R — Остальное
Полный отдых не рекомендуется, но важно не допустить перенапряжения большого пальца на ранних стадиях заживления.Убедитесь, что вы продолжаете двигать пальцами и запястьями как обычно, так как эти суставы быстро становятся жесткими.
I — Лед
Есть много разных способов нанесения льда. Однако какой бы метод вы ни выбрали, важно обернуть его влажным полотенцем, чтобы предотвратить ожог кожи. Каждые два часа следует прикладывать лед на 20-30 минут.
Обратите внимание:
Используйте пакет со льдом только на участках с нормальной чувствительностью кожи i.е. где можно почувствовать жар и холод.
Не наносить на открытую рану.
Не прикладывайте пакет со льдом к участку с плохим кровообращением.
Во время нанесения льда проверяйте кожу каждые пять минут и прекратите использование, если:
- область становится белой, синей или пятнистой.
- область становится чрезмерно болезненной, онемевшей или покалывающей.
C — сжатие
Если вам нужно носить шину компрессионного типа, важно ее удалить, если у вас появятся какие-либо признаки плохого кровообращения, булавок и игл или онемения.
E — Отметка
Если у вас опухло запястье или рука, сядьте на стул и положите локоть на подушку так, чтобы он был на уровне вашего плеча или немного выше него. В этом положении направьте руку к потолку, затем откройте и закройте руку, так как это поможет еще больше уменьшить отек.
Употребление алкоголя, массаж раненой области и нагревание могут быть вредными на ранних стадиях заживления, и поэтому их следует избегать.
Реабилитация и оздоровление
Если вы последуете этому основному совету, ваша травма заживет примерно через шесть недель. Тем не менее, все выздоравливают от травм по-разному, и это зависит от тяжести травмы и наличия других медицинских проблем. Вполне возможно, что симптомы могут сохраняться до трех месяцев.
После 72 часов очень важно, чтобы вы снова начали нормально пользоваться рукой, особенно при выполнении повседневных задач, таких как мытье, одевание и прием пищи.Приведенные ниже упражнения помогут вам полностью восстановить функции, гибкость и силу, и вам следует попробовать выполнять их по 10 раз, 4 раза в день.
1. Возьмитесь за большой палец другой руки так, чтобы вы могли двигать только концевой шарнир.
 | Согните концевой сустав большого пальца как можно дальше и почувствуйте, как он растягивается. Удерживайте это в течение 10 секунд. |
2. Коснитесь большим пальцем кончика указательного пальца той же руки.
 | Теперь проведите большим пальцем вниз по этому пальцу как можно дальше, пока не почувствуете, что он растягивается. Держите 10 секунд. Повторите то же упражнение, как описано выше, касаясь большим пальцем среднего пальца, затем безымянного пальца и, наконец, мизинца. Каждый раз держите растяжку 10 секунд. |
3. Положите руку на стол боком так, чтобы мизинец касался стола.
 | Поднимите большой палец вверх как можно дальше и почувствуйте, как он растягивается. Удерживайте это в течение 10 секунд. |
 | Затем вытяните большой палец как можно шире и почувствуйте, как он растягивается. Удерживайте растяжку 10 секунд. |
4. Теперь положите ладонь на стол ладонью вниз и поднимите большой палец вверх, чтобы он оторвался от стола.Задержитесь на 10 секунд и расслабьтесь.
Вы можете испытывать больший дискомфорт, когда начинаете упражнения, однако это нормально и не означает, что вам следует остановиться. Если ваши симптомы усиливаются более двух часов после упражнений, вам следует уменьшить количество выполняемых упражнений и постепенно наращивать их снова.
Когда я смогу вернуться к нормальной деятельности?
Если ваша работа связана с упражнениями, в которых регулярно используются рука и большой палец, вы должны выполнять аналогичные задачи, чтобы постепенно наращивать силу и функционировать.
Если вы занимаетесь активным хобби, рекомендуется не возвращаться к нему, пока у вас не будет полного диапазона движений, силы и вы не сможете нормально пользоваться рукой, не испытывая боли или отека.
Если вы занимаетесь спортом, в котором задействованы рука и большой палец, займитесь определенными видами спорта, например, взявшись за теннисную ракетку или биту для крикета, чтобы подготовиться. Постепенно наращивайте это, прежде чем вернуться к полноценным тренировкам и соревнованиям.
Когда обращаться за дополнительной помощью
Если через 10 дней после травмы вы не можете использовать большой палец, и он остается болезненным и опухшим, несмотря на приведенный выше совет, обратитесь к физиотерапевту.
Если вам потребуется дополнительная консультация по вопросам, изложенным в этой брошюре, не стесняйтесь обращаться: Команда физиотерапевтов: (01482) 608939 .
Если нет ответа, четко укажите свое полное имя, адрес и номер телефона, и мы свяжемся с вами в ближайшее время.
Общие рекомендации и согласие
Этот буклет должен был дать ответ на большинство ваших вопросов, но помните, что это только отправная точка для обсуждения с медицинским персоналом.
Согласие на лечение
Прежде чем любой врач, медсестра или терапевт осмотрит или проведет лечение, они должны получить ваше согласие или разрешение. Чтобы принять решение, вам необходимо получить от медицинских работников информацию о предлагаемом вам лечении или обследовании. Вы всегда должны задавать им больше вопросов, если вы чего-то не понимаете или хотите получить дополнительную информацию.
Информация, которую вы получаете, должна касаться вашего состояния, доступных вам альтернатив, а также наличия рисков и преимуществ.Важно то, что ваше согласие является подлинным или действительным . Это означает:
- вы должны иметь возможность дать свое согласие
- вам должно быть предоставлено достаточно информации, чтобы вы могли принять решение
- вы должны действовать по своей собственной воле, а не под сильным влиянием другого человека
Информация о вас
Мы собираем и используем вашу информацию, чтобы предоставить вам уход и лечение. В рамках вашего лечения информация о вас будет передана членам медицинской бригады, с некоторыми из которых вы можете не встретиться.Ваша информация также может быть использована для обучения персонала, проверки качества нашей помощи, управления и планирования медицинских услуг, а также для помощи в исследованиях. По возможности мы используем анонимные данные.
Мы можем передавать соответствующую информацию другим организациям здравоохранения, которые предоставляют вам услуги. Вся информация считается строго конфиденциальной и не передается никому, кому она не нужна. Если у вас есть какие-либо проблемы, обратитесь к своему врачу или к лицу, которое за вами ухаживает.
В соответствии с Общим регламентом о защите данных и Законом о защите данных 2018 года мы несем ответственность за сохранение конфиденциальности любой информации о вас, которую мы храним.Для получения дополнительной информации посетите следующую страницу: Конфиденциальная информация о вас.
Если вам или вашему опекуну нужна информация о вашем здоровье и благополучии, а также о вашем уходе и лечении в другом формате, например, крупным шрифтом, шрифтом Брайля или аудио, из-за инвалидности, нарушения или сенсорной потери, сообщите об этом сотруднику, и это можно организовать.

,
8 причин и их лечение
Ниже приведены восемь возможных причин опухолей ног и лодыжек.
1. Травма стопы или лодыжки
Травма стопы или лодыжки может вызвать отек лодыжки и голени. Одна из наиболее частых причин травм этой области — растяжение связок голеностопа.
Растяжение лодыжки может возникнуть в результате простой ошибки, спортивной травмы или физической травмы. Это случается, когда связки, соединяющие лодыжку со стопой и ногой, не совпадают.
Человек с растяжением лодыжки может испытывать боль и ограниченную подвижность голеностопного сустава или стопы.
Лечение
Самым распространенным методом лечения травм стопы или лодыжки является процедура RICE. RICE — это аббревиатура, обозначающая:
- Отдых : Отдых пораженной стопы помогает предотвратить дальнейшее повреждение.
- Ice : Прикладывание льда к травме помогает заглушить боль и уменьшить отек. Перед нанесением на кожу льда следует обернуть лед полотенцем.В идеале люди должны прикладывать пакет со льдом на 10-20 минут три или более раз в день.
- Компрессионный : Ношение компрессионного бинта поможет уменьшить отек.
- Высота : Поднятие ступни или лодыжки выше уровня сердца поможет уменьшить отек.
2. Инфекция
Инфекция стоп, лодыжек и голеней может вызвать отек в этой области.
Люди, страдающие диабетом, подвергаются повышенному риску развития инфекции стоп.Поэтому им следует регулярно проверять свои ступни на предмет синяков, порезов и царапин.
По данным Национального института диабета, болезней органов пищеварения и почек (NIDDK), у людей с диабетом и нелеченой инфекцией стопы или ног может развиться гангрена. Гангрена — это место гибели тканей организма в результате тяжелой инфекции или снижения кровоснабжения.
Лечение
Лечение инфекции стопы зависит от ее степени тяжести. В большинстве случаев врач назначает антибиотики для лечения бактериальной инфекции.
Если инфекция привела к гангрене, человеку может потребоваться операция по удалению поврежденных пальцев ног или стопы.
3. Лимфедема
Лимфедема — это состояние, при котором избыток жидкости накапливается в тканях тела, вызывая отек. Лимфедема возникает, когда лимфатические узлы человека повреждены или отсутствуют в результате хирургического удаления.
Лимфатические узлы — это железы, которые составляют часть иммунной системы организма. Они несут ответственность за удаление жидкостей из различных частей тела.Если лимфатические узлы в тазу повреждены или отсутствуют, это может вызвать скопление жидкости в ногах.
Человек с лимфедемой может испытывать чувство тяжести или отека в ногах или других пораженных частях тела.
Лечение
Согласно данным онкологического центра Memorial Sloan Kettering, некоторые варианты лечения лимфедемы включают:
- перевязку пораженной ноги
- ношение компрессионных чулок
- массаж лимфатических узлов для стимулирования дренажа
- выполнение легких упражнений для поощрения дренаж
- Практика ухода за кожей для снижения риска инфекции и связанной с ней лимфедемы
4.Венозная недостаточность
Вены на ногах человека содержат специальные клапаны, предотвращающие обратный ток крови. Венозная недостаточность — это состояние, при котором эти клапаны больше не работают должным образом. В результате вены больше не переносят достаточное количество крови от ног обратно к сердцу.
Когда у человека венозная недостаточность, его кровь течет обратно по ногам и попадает в мягкие ткани голеней и лодыжек.
У человека с венозной недостаточностью также могут возникнуть:
- кожные язвы
- изменения цвета кожи
- инфекция
Лечение
Согласно Stanford Health, лечение венозной недостаточности включает возвращение кровотока в ноги ,Это может включать:
- избегать скрещивания ног в положении сидя или лежа
- поднимать ноги
- выполнять регулярные упражнения
- носить компрессионные чулки
Люди также могут получать лекарства для лечения венозной недостаточности. Тип лекарства, который получает человек, будет зависеть от тяжести его состояния и общего состояния здоровья.
5. Сгусток крови
Сгусток крови в ногах может вызвать отек лодыжек и ног.Сгустки крови в ногах имеют тенденцию образовываться на одной стороне конечности.
Существует два основных типа сгустков крови:
- поверхностных сгустков крови, которые возникают в вене ближе к поверхности кожи
- сгустков крови в глубоких венах или «тромбозов глубоких вен» (ТГВ), которые возникают в вена глубоко внутри тела
Человек должен немедленно обратиться за медицинской помощью, если он испытывает какой-либо из следующих симптомов тромба:
- опухоль и боль в одной ноге
- сильная боль в пораженной ноге
- область теплой кожи на пораженной ноге
- участок красной кожи позади и ниже колена
- изменение цвета ноги
- субфебрильная температура
Иногда кусок сгустка отрывается и перемещается к сердце, легкие или мозг.Если не лечить, это может быть опасно для жизни.
Лечение
Обычно люди с тромбом получают антикоагулянтные препараты, которые помогают предотвратить увеличение сгустков. Они также помогают предотвратить образование новых сгустков.
Два распространенных антикоагулянта — это гепарин и варфарин.
6. Заболевание печени
Печень вырабатывает альбумин — белок, предотвращающий утечку жидкости из кровеносных сосудов в окружающие ткани тела.
Больная печень не производит достаточного количества альбумина. Следовательно, заболевание печени может вызвать скопление жидкости в ногах, лодыжках и ступнях.
Большинство людей с заболеванием печени не испытывают симптомов до тех пор, пока у них не разовьется серьезное повреждение печени или цирроз.
Лечение
Единственное лекарство от цирроза печени — это трансплантация печени. Однако лечение направлено на то, чтобы справиться с болезнью и предотвратить дальнейшие осложнения. Лечение также может помочь облегчить некоторые симптомы цирроза печени.
Людям, у которых отек ног в результате цирроза печени, могут потребоваться диуретики, такие как спиронолактон или фуросемид. Людям также может потребоваться сократить потребление соли с пищей, поскольку это может уменьшить задержку жидкости.
7. Заболевание почек
Основная роль почек — регулировать количество воды в организме и балансировать уровни соли и других минералов в крови.
Почки, серьезно поврежденные болезнью, не могут эффективно фильтровать кровь и выводить жидкость и другие продукты жизнедеятельности с мочой.Это может привести к скоплению жидкости и других отходов в организме, в том числе в голенях и лодыжках.
Некоторые другие ранние признаки заболевания почек включают:
Лечение
Лечение заболевания почек зависит от его первопричины. По данным Национального фонда почек, некоторые причины, такие как инфекции мочевыводящих путей и камни в почках, хорошо поддаются лечению.
Заболевание почек также может возникать в результате основного заболевания, например высокого кровяного давления или диабета.В таких случаях врач назначит лекарства для лечения этих состояний и замедления заболевания почек.
В некоторых случаях хроническая болезнь почек может прогрессировать до почечной недостаточности. На этом этапе человеку потребуется диализ или пересадка почки.
8. Побочные эффекты лекарств
В некоторых случаях лекарства могут вызывать опухание лодыжек или ног. Некоторые лекарства, которые могут вызывать отек как побочный эффект, включают:
Если у человека наблюдаются побочные эффекты от принимаемых лекарств, ему следует поговорить со своим врачом.Врач может предложить снизить дозировку лекарства или вообще перейти на другой препарат.
Люди не должны прекращать прием лекарств без одобрения врача.
.
Типы повреждений мягких тканей, причины, симптомы, лечение
Все мы получаем травмы в одно время, а другое. Мы склонны думать, что если нет переломов, травма не является серьезной. Однако некоторые травмы могут не привести к перелому костей, но могут быть серьезными и потребовать медицинской помощи. Некоторые травмы мягких тканей могут быть очень серьезными, например, полный разрыв мышцы, сухожилия или связки. Лечение таких травм — это не просто прием безрецептурных лекарств и отдых.Иногда для устранения основной проблемы может потребоваться операция.
Что такое травма мягких тканей?
Может показаться, что термин «повреждение мягких тканей» не требует пояснений, но многие люди не понимают, что он означает. Травмы мягких тканей — это травмы мышц, сухожилий и связок, которые обычно сопровождаются болью и отеком. Существуют различные типы повреждений мягких тканей, такие как растяжения, растяжения, ушибы, тендинит и бурсит. Травмы могут быть разной степени.Повреждения мягких тканей необходимо дифференцировать от травм до твердых структур, таких как кости и суставы, где могут быть травмы, такие как перелом или вывих соответственно.
Типы травм мягких тканей
Растяжения
Толстые полосы соединительной ткани, известные как связки, поддерживают различные части тела. С точки зрения опорно-двигательного аппарата, связок укрепления и поддержки суставов. Однако связки, особенно в некоторых суставах, склонны к чрезмерному растяжению и даже разрыву.Этот тип травмы известен как растяжение связок . Повреждение связки может быть следующих степеней:
- Первая степень ( легкая, ), при которой имеется повреждение всего нескольких волокон связки.
- Вторая степень ( умеренная ) при частичном разрыве связки.
- Третья степень ( тяжелая ) при полном разрыве связки.
Напряжения
Мышцы отвечают за движение различных частей тела.Он прикрепляется к костям с помощью фиброзных лент, известных как сухожилия. Штаммы относятся к травмам мышц и / или сухожилий. Как и при растяжении связок, чрезмерное растяжение может приводить к частичному или даже полному разрыву. Его можно классифицировать по разной степени.
- Первая степень при чрезмерном растяжении и незначительном повреждении мышц и / или сухожилий.
- Вторая степень при частичном разрыве мышцы или сухожилия.
- Третья степень , когда имеется полный разрыв мышцы или сухожилия.
Ушибы
Ушиб, вызывающий ушиб мягких тканей и часто вызывающий изменение цвета вышележащей кожи, известен как ушиб . Крошечные кровеносные сосуды, известные как капилляры, переносят кровь к тканям и от них. Иногда из-за травмы эти капилляры разрываются, и кровь может скапливаться вокруг мышц, сухожилий или связок. Большинство ушибов легкие, несмотря на пурпурный или сине-черный цвет кожи.
Тендонит
Тендонит — термин, используемый для обозначения воспаления сухожилия.Это тип травмы сухожилия, который может возникнуть при растяжении, при котором происходит внезапное растяжение, а иногда даже разрыв сухожилия. Однако тендинит обычно является следствием повторяющегося стресса и чрезмерного использования сухожилия, что в конечном итоге приводит к воспалению.
Бурсит
Бурсит — термин, обозначающий воспаление синей сумки. Это небольшие мешочки, наполненные жидкостью. Он отделяет кости от вышележащих мышц или сухожилий. Бурсы помогают уменьшить трение, когда мышцы и сухожилия перемещаются по кости.Мешочки могут воспаляться при повторяющихся нагрузках и чрезмерном использовании, и поэтому это имеет тенденцию возникать одновременно с тендинитом.

Причины травм мягких тканей
Повреждения мягких тканей возникают при травмах. Удар, чрезмерная сила, разгибание или сгибание за пределы нормального диапазона движений, неловкие движения, такие как скручивание или сустав, а также тяжелая физическая активность, к которой человек не подготовлен, могут вызвать травмы мягких тканей. Однако травма не всегда может произойти как разовое происшествие, например, растяжение связок во время бега во время занятий спортом.Некоторые травмы мягких тканей, такие как тендинит и бурсит, возникают постепенно, с постоянным стрессом и чрезмерной нагрузкой.
Эти виды травм могут получить любой человек. Это может произойти при занятиях спортом, при падении, в результате нападения, травм автомобиля или в результате случайного события, например, при ударе рукой о дверь. Спортивные и хорошо подготовленные люди так же склонны к травмам мягких тканей, как и люди, которые обычно ведут малоподвижный образ жизни и не приспособлены к тяжелой деятельности.При более тяжелой силе могут возникнуть травмы мягких тканей с переломом кости или вывихом сустава.
Признаки и симптомы
Травмы мягких тканей с острыми симптомами, например:
- Дискомфорт или боль, которые обычно усиливаются при движении в пораженной области.
- Отек различной степени на пораженном участке и прилегающих участках.
- Болезненность при надавливании на пораженный участок.
- Синяк (изменение цвета кожи) над пораженным участком.
- Покраснение кожи и тепло можно увидеть и почувствовать при поверхностных повреждениях мягких тканей.
- Слабость и нестабильность в зоне поражения.
- Потеря функции при серьезных травмах, например, при полном разрыве.
Лечение травм мягких тканей
Легкие травмы мягких тканей можно лечить дома без лекарств. В умеренных и тяжелых случаях требуется медицинская помощь, а иногда даже операция. Не всегда можно отличить легкие травмы от умеренных до тяжелых, поэтому рекомендуется проконсультироваться с медицинским работником.Любое состояние, при котором симптомы ухудшаются, несмотря на консервативные меры, описанные ниже, требует немедленной медицинской помощи. Помните, что даже небольшие переломы в некоторых случаях могут не проявляться с выраженными симптомами.
Отдых, лед, сжатие и возвышение, также известные как RICE, — это простые меры, которые можно выполнять дома для лечения легких травм мягких тканей. Это также может помочь при прогрессировании травм от средней до тяжелой, но не исключает необходимости обращения за медицинской помощью в определенный момент.
- Отдых — постарайтесь иммобилизовать область шиной или хотя бы не сильно использовать пораженную часть тела
- Ice — пакеты с холодом или даже лед, завернутый в сгусток, можно использовать для уменьшения и контроля воспаления.
- Сжатие -Помогает перевязка области, но ее следует обернуть неплотно, чтобы обеспечить расширение, если опухоль продолжается.
- Elevation — подпирание травмированной части может на короткое время уменьшить отек и боль.
Мягкие брекеты можно использовать временно для иммобилизации пораженного участка, но продолжительное использование следует продолжать только по рекомендации врача.
.


