Паратонзиллярный абсцесс — Клиника «Сити Мед» Оренбург
Паратонзиллярный абсцесс лечение в Оренбурге
Хронический тонзиллит – очень распространенное заболевание, многие люди даже считают такое состояние вариантом нормы. Но при длительном течении этого заболевание в миндалинах происходит постепенное снижение защитных функций, которые в норме должны препятствовать распространению инфекции за пределы миндалин. И спустя время происходит полное разрушение защитных капсул миндалин: инфекция переходит на более глубоко расположенные жировые ткани, окружающие небные миндалины, и развивается острый гнойный воспалительный – паратонзиллярный абсцесс.
Причины возникновения паратонзиллярного абсцесса
Паратонзиллярный абсцесс в абсолютном большинстве случаев развивается на фоне продолжительных хронических инфекционных процессов, которые как правило не получали адекватного лечения. Причинами паратонзиллярного абсцесса чаще всего становятся:
Паратонзиллярный абсцесс имеет инфекционную природу, вызван повышенной активностью стафилококков, стрептококков, пневмококков, грибов рода Кандида, других патогенных микроорганизмов на фоне дисфункции иммунной системы. Болезнь встречается не часто, но при ее развитии врачи не исключают воздействие следующих провоцирующих факторов: длительное переохлаждение организма; хроническое воспаление небных миндалин; некачественно проведенная операция по удалению миндалин; кариес или другие заболевания зубов тяжелой формы; сахарный диабет одной из разновидностей; анатомические особенности глотки; неправильное питание; иммунодефицитные заболевания; вредные привычки; неблагоприятные климатические условия; хронические болезни ЛОР-практики. У детей Основной причиной характерного недуга в детском возрасте становится не вылеченная вовремя ангина, дополнительные инфекции. Кроме того, паратонзиллярный абсцесс возникает после удаления миндалин из-за образования очага патологии, снижения защитных сил детского организма. Важно клиническими методами определить, где может располагаться область поражения, ее гнойное содержимое.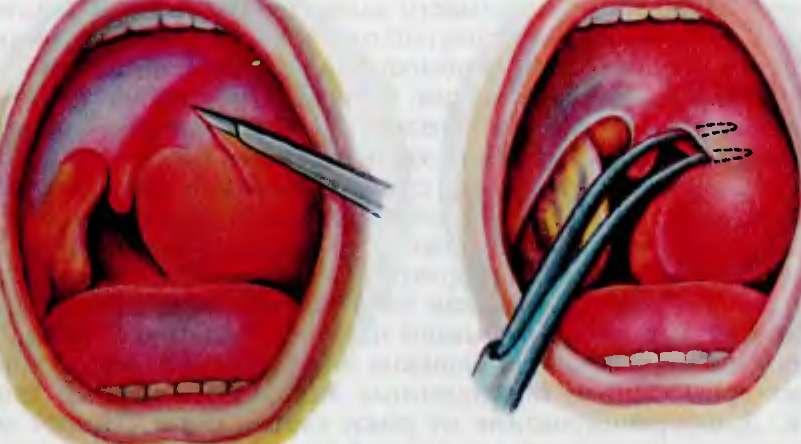 При абсцессе паратонзиллярном привычное дыхание ребенка нарушено, поэтому важно вовремя выяснить потенциальные провоцирующие факторы: неправильное питание; иммунодефицит; хронические болезни дыхательной системы; ослабленный иммунитет; сахарный диабет.
При абсцессе паратонзиллярном привычное дыхание ребенка нарушено, поэтому важно вовремя выяснить потенциальные провоцирующие факторы: неправильное питание; иммунодефицит; хронические болезни дыхательной системы; ослабленный иммунитет; сахарный диабет.
Классификация Воспалительный процесс имеет несколько разновидностей, которые определяются локализацией очага патологии в полости рта, размером абсцесса. Если правильно поставить диагноз, обеспечена положительная динамика при консервативной терапии.
Ниже описаны существующие виды:
Паратонзиллярный абсцесс между небно-язычной дужкой и верхним полюсом миндалины является самым распространенным диагнозом. Причина – недостаточное дренирование верхней части миндалины, выступ отечного неба вперед. При задней форме между небно-глоточной дужкой и миндалиной в патологический процесс дополнительно вовлекается гортань с дальнейшим сужением просвета и затрудненным дыханием пациента. При нижней форме паратонзиллярного абсцесса характерное воспаление происходит у нижнего полюса миндалины, а развивается на фоне стоматологических заболеваний осложненной формы, например, кариеса. Еще одна область поражения – снаружи от миндалины, причем само заболевание считается редким. Паратонзиллярный абсцесс затрагивает обширное пространство ротовой полости, требует проведения антибактериальной терапии. Гнойная ангина у детей — причины возникновения, симптомы, диагностика и лечение Антибиотики при фурункулезе у детей и взрослых По особенностям патологического процесса и выраженности тревожной симптоматики паратонзиллярный абсцесс бывает: отечной формы, при которой симптомы представлены легкой степенью, а болезненные ощущения носят умеренный характер; инфильтративной формы, при которой наблюдается боль при глотании, нарушается дыхание; абсцедирующей формы, которая характеризуется острым течением патологического процесса, чревата осложнениями.
Диагностика
Прогрессирующий абсцесс при ангине можно определить клиническим путем. Пациент при появлении боли в горле и возникновении чувства инородного тела должен немедленно обратиться к врачу. Сбора данных анамнеза не хватает, чтобы поставить окончательный диагноз. Необходимы следующие информативные методы диагностики: фарингоскопия, предусматривающая осмотр больного горла; ларингоскопия – визуальный осмотр гортани; УЗИ мягких тканей шеи, если есть подозрение на серьезные осложнения, вовлечение в патологический процесс лимфатических узлов; КТ шеи; исследование желез внутренней секреции; общий анализ крови, мочи.
Пациент при появлении боли в горле и возникновении чувства инородного тела должен немедленно обратиться к врачу. Сбора данных анамнеза не хватает, чтобы поставить окончательный диагноз. Необходимы следующие информативные методы диагностики: фарингоскопия, предусматривающая осмотр больного горла; ларингоскопия – визуальный осмотр гортани; УЗИ мягких тканей шеи, если есть подозрение на серьезные осложнения, вовлечение в патологический процесс лимфатических узлов; КТ шеи; исследование желез внутренней секреции; общий анализ крови, мочи.
Лечение паратонзиллярного абсцесса в Оренбурге
Эффективная терапия паратонзиллярного абсцесса заключается в подавлении патогенной флоры, устранении гнойных масс на миндалинах, нормализации дыхания и глотательного рефлекса. Начинать эффективное лечение требуется с визита к отоларингологу, подробной диагностики в условиях стационара. Пациента требуется госпитализировать, чтобы определить характер нарушений, этиологию и потенциальные осложнения. Подход к проблеме со здоровьем комплексный, включает следующие мероприятия: вскрытие образования под местной анестезией; промывание полости антисептическим раствором; проведение антибактериальной, противоотечной терапии при внутривенном, внутримышечном введении; назначение обезболивающих, жаропонижающих препаратов по показаниям; использование антисептических средств от больного горла; физиотерапевтическое лечение в зависимости от стадии патологического процесса. хирургическое вмешательство при формировании флегмоны.
Операция в клинике Сити Мед
При возникновении паратонзиллярного абсцесса необходимо срочное хирургическое вмешательство, особенно при угрозе вскрытия гнойника, заражения крови. Операция должна проводиться под местной анестезией, поскольку при помощи скальпеля выполняется вскрытие гнойника и установка дренажа. На вторые сутки рану вновь открывают, и гнойные массы выходят наружу. Если такие оперативные действия оказались неэффективными, лечащий врач назначает удаление абсцесса вместе с миндалиной. После этого необходим длительный реабилитационный период.
После этого необходим длительный реабилитационный период.
Осложнения
Паратонзиллярный абсцесс быстро прогрессирует, и пациенту грозит летальный исход от заражения крови после вскрытия гнойника на миндалине. Это не единственное осложнение, которое может привести пациента любого возраста в реанимацию. Потенциальная угроза здоровью при паратонзиллярном абсцессе может быть такой: сепсис с масштабным распространением гноя по системному кровотоку во всем пораженном организме; флегмона шеи, которая провоцирует воспалительный процесс преимущественно мягких тканей характерной зоны; медиастинит, при котором в патологический процесс вовлечена не столько дыхательная система, сколько легкие, миокард; острый стеноз гортани, при котором пациент может скоропостижно скончаться от приступа асфиксии. синдром внезапной смерти, который чаще возникает в ночное время суток.
Профилактика
При паратонзиллярном абсцессе исход для пациента самый непредсказуемый, причем в большинстве клинических картин наблюдаются серьезные осложнения. Заболевание важно предотвратить, а для этого надо своевременно лечить ангину, предотвращать развитие хронического тонзиллита. Если такое заболевание ЛОР-практики заметно затянулось, не исключено, что на миндалинах появляются гнойники, склонные к стремительному росту. Их уже приходится удалять вместе с миндалинами, это осложненное течение недуга, которое может приводить к серьезным последствиям. Если пациент попадает в группу риска, его основная задача – укрепить иммунитет, предотвратить заражение вредоносными микроорганизмами, своевременно лечить воспалительные процессы гортани. Специально для этих целей предусмотрены следующие профилактические мероприятия, которые можно реализовать в домашней обстановке от паратонзиллярного абсцесса: своевременное лечение стоматологических заболеваний; коррекция иммунодефицитных состояний и сахарного диабета; окончательный отказ от вредных привычек; адекватное лечение болезней носа и ротовой полости; исключение спиртных напитков из суточного рациона; укрепление иммунодефицитных состояний; предотвращение длительного переохлаждения организма.
Лечение паратонзиллярного, заглоточного абсцесса — Эффективное лечение в клинике Neo Skin
Паратонзиллярный абсцесс – это полость, заполненная гноем, расположенная в тканях, окружающих небную миндалину.
Абсцесс (полость с гноем) развивается в результате воспаления этих тканей, чаще всего после ангины (острого воспаления небных миндалин) или при тяжелых формах хронического тонзиллита (хронического воспаления небных миндалин). В подавляющем большинстве случаев паратонзиллярный абсцесс развивается с одной стороны.
Лечение паратонзиллярного абсцесса вы можете пройти в медицинском центре Neo Skin. Отоларинголог оценит стадию вашего заболевания и подберет оптимальное лечение!
Симптомы паратонзиллярного абсцесса
- Боль в горле, обычно только с одной стороны или значительнее выраженная с одной стороны; может отдавать в ухо, зубы
- Невозможность полностью открыть рот (тризм мышц)
- Чувство кома в горле
- Затруднение глотания
- Увеличение подчелюстных лимфоузлов, иногда с одной стороны
- Повышение температуры тела, иногда до 39-40° С
- Ухудшение общего самочувствия – слабость, разбитость, головная боль
- Дурной запах изо рта
- Гнусавость
- Боль в шее при поворотах, наклонах головы
- При больших размерах абсцесса (гнойника) может наблюдаться одышка (затрудненное дыхание)
- Абсцесс может самостоятельно вскрываться (прорываться) в горло, что сопровождается улучшением самочувствия, уменьшением боли в горле, облегчением открывания рта
Причины паратонзиллярного абсцесса
- Развитие абсцесса (гнойника) в ткани, окружающей небные миндалины, вызывают различные бактерии, чаще всего – стрептококки.

- В большинстве случаев паратонзиллярный абсцесс развивается после недолеченной ангины (острого воспаления небных миндалин) – обычно через несколько дней после улучшения, уменьшения болей в горле, связанных с ангиной, пациент вновь отмечает усиление болей с одной стороны, ухудшение общего состояния. Провоцирующим фактором может быть переохлаждение.
- Паратонзиллярный абсцесс может быть осложнением тяжелых форм хронического тонзиллита (хронического воспаления небных миндалин). Как и при ангине, инфекция проникает в окружающие миндалину ткани из самой миндалины.
- Возможно развитие паратонзиллярного абсцесса и у людей с удаленными миндалинами – в случае, если во время операции был оставлен небольшой участок ткани миндалины.
- Реже инфекция распространяется на паратонзиллярную область из зубов, пораженных кариесом (обычно это коренные зубы нижней челюсти)
- Способствуют развитию паратонзиллярного абсцесса заболевания и состояния, сопровождающиеся снижением иммунитета.
Что собой представляет лечение паратонзиллярного, заглоточного абсцесса в медицинском центре Neo Skin?
Если болезнь только началась и была вовремя выявлена, то вполне достаточно выполнить такие меры:
— Пациентам с паратонзиллярным абсцессом рекомендуется госпитализация.
— Производится хирургическое вскрытие абсцесса в месте наибольшего выбухания под местным обезболиванием. Полость абсцесса промывается дезинфицирующим раствором в течение нескольких дней, до полного очищения.
— В некоторых случаях производят абсцесстонзиллэктомию – удаление абсцесса одновременно с миндалиной. Показания для этой операции следующие: боковое (наружное) расположение гнойника, когда затруднительно его вскрыть; отсутствие изменений состояния больного или ухудшение состояния даже после вскрытия абсцесса; развитие осложнений – переход воспаления на мягкие ткани шеи, грудной клетки; признаки декомпенсации хронического тонзиллита (развитие осложнений из-за нарушения работы приспособительных механизмов), а именно: повторные паратонзиллярные абсцессы, неоднократные ангины в течение нескольких лет.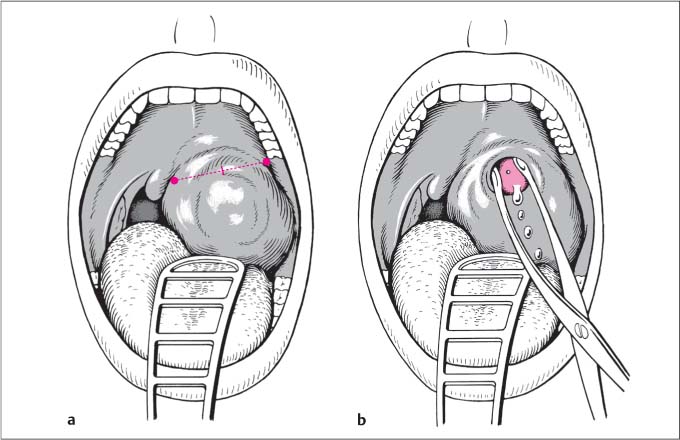 Вопрос об одновременном удалении второй небной миндалины решается в зависимости от ситуации.
Вопрос об одновременном удалении второй небной миндалины решается в зависимости от ситуации.
— Назначают антибактериальную, противоотечную терапию. При необходимости – обезболивающие, жаропонижающие препараты.
— Из местного лечения применяют полоскание горла различными антисептиками. На стадии стихания воспаления для ускорения заживления назначают физиотерапевтическое лечение.
Помните, для достижения положительного стойкого результата необходимо пройти полный курс лечения, разработанного врачом, соблюдать все его рекомендации. Длительность улучшения состояния после проведенного лечения также во многом зависит от стадии заболевания.
Почему вам стоит обратиться именно в лечебно-диагностический центр Neo Skin?
- Наш центр оснащен новейшим оборудованием для качественной диагностики. Вам будет поставлен точный диагноз и врач сможет подобрать самое эффективное лечение.
- Пациенту не нужно искать, где сдать лабораторные анализы, пройти инструментальные обследования или получить консультацию гастроэнтеролога, гинеколога или врачей других специальностей – все это можно сделать в нашем центре в удобное для вас время.
- В центре работают квалифицированные врачи-отоларингологи и дерматокосметологи, которые имеют большой стаж работы и владеют всеми самыми новыми и высокоэффективными методиками в лечении заболеваний, в том числе и паратонзиллярного абсцесса.
Цены
Записывайтесь на прием к отоларингологу в медицинский центр Neo Skin!
Опыт профессионалов и современный технологии позволят вам получить наилучший результат не только в лечении абсцесса, а и в лечении других заболеваний.
Заглоточный абсцесс › Болезни › ДокторПитер.ру
Заглоточный (ретрофарингеальный) абсцесс – это гнойное воспаление рыхлой клетчатки и лимфоузлов заглоточного пространства.
Признаки
Симптомы заболевания зависят от локализации гнойника. Но в любом случае, сначала возникает боль в горле, усиливающаяся при глотании. Потом поднимается температура (до 39-40°). Голос становится гнусавым, а речь – невнятной. Аппетит снижен. Голову пациент запрокидывает назад и наклоняет в больную сторону. Такое положение ему удобно из-за припухания и боли в подчелюстных лимфатических узлах. Если гнойник расположен высоко, в носоглотке отмечается затруднение дыхания. Если абсцесс локализуется посередине, дыхание пациента становится шумным, а голос хриплым. Если процесс происходит на уровне гортаноглотки, дыхание пациента прерывистое, возможны приступы удушья.
Описание
Заглоточный абсцесс – заболевание, в основном поражающее детей 2-4 лет. Это связано с тем, что детей в этом возрасте хорошо развиты заглоточные лимфатические узлы, а в более позднем возрасте они редуцируются. Заглоточный абсцесс развивается в результате заноса инфекции в эту область по лимфатическим путям. Виновниками развития заболевания чаще всего становятся стрептококки, стафилококки, клебсиеллы, бактероиды и кишечная палочка. А у детей постарше и у взрослых причиной чаще бывает травма задней стенки глотки, например, рыбной костью или при интубации трахеи, провоцируют заглоточный абсцесс и тяжело протекающие инфекционные заболевания.
Обычно заглоточный абсцесс развивается как осложнение инфекционных заболеваний – тонзиллита, ОРВИ, скарлатины, кори, туберкулеза, сифилиса. Иногда причиной развития ретрофарингеального абсцесса бывают кариес, гнойное воспаление среднего уха, мастоидит. Он также может развиться после аденоидэктомии (удаления аденоидов) или тонзиллэктомии (частичного удаления миндалин). Обычно заглоточный абсцесс развивается у детей и взрослых с ослабленным иммунитетом. Такое состояние бывает, например, при сахарном диабете, алкоголизме, онкологических заболеваниях, ВИЧ-инфекции.
Заглоточный абсцесс – состояние очень опасное. В результате отека гортани могут перекрыться дыхательные пути и развиться асфиксия (удушье). При самопроизвольном вскрытии гнойника гной может попасть в гортань и также вызвать асфиксию. При самопроизвольном вскрытии гнойника гной может разлиться и достигнуть сосудов шеи. Попадание гноя в кровеносное русло может стать причиной медиастенита (воспаления средостения), сепсиса (генерализованной инфекции).
В результате отека гортани могут перекрыться дыхательные пути и развиться асфиксия (удушье). При самопроизвольном вскрытии гнойника гной может попасть в гортань и также вызвать асфиксию. При самопроизвольном вскрытии гнойника гной может разлиться и достигнуть сосудов шеи. Попадание гноя в кровеносное русло может стать причиной медиастенита (воспаления средостения), сепсиса (генерализованной инфекции).
Диагностика
Диагноз ставят по результатам фарингоскопии. При этой манипуляции врач видит округлое ассиметричное выпячивание задней стенки глотки. Для уточнения возбудителя делают пункцию с последующим микробиологическим исследованием пробы. Также делают общий анализ крови.
Для уточнения диагноза делают компьютерную томографию (КТ) и рентгенографию.
Проводят дифференциальный диагноз с паратонзиллярным абсцессом, отечным ларингитом, инородным телом гортани, новообразованиями задней стенки глотки и позвоночника. В последнем случае обязательно требуется консультация онколога.
При подозрении на туберкулез пациента дополнительно направляют к фтизиатру.
Лечение
Лечат заглоточный абсцесс в стационаре, в оториноларингологическом отделении. Если болезнь развивается остро, показано вскрытие абсцесса. После вскрытия назначают антибиотики или антибактериальные препараты внутримышечно, жаропонижающие средства.
Если есть признаки сдавления дыхательных путей, пациенту проводят хирургическую или трубчато-катетерную коникотомию (делают отверстие в хряще гортани со стороны передней поверхности шеи).
Если диагноз поставлен точно и лечение начато своевременно, примерно через 14 дней болезнь проходит.
Профилактика
Для профилактики заглоточного абсцесса нужно своевременно обращаться к врачу при различных инфекционных заболеваниях, строго исполнять все его назначения, не бросать лечение на середине.
Употребляя в пищу рыбу с острыми костями, будьте внимательны. Если вы поранили горло, лучше сразу обратитесь к врачу, чтобы предупредить воспаление раны.
Следите, чтобы ребенок не засовывал в рот посторонние предметы, которыми он может поранить себе горло.
© Доктор Питер
Паратонзиллярный абсцесс — Peritonsillar abscess
Гной за миндалинами из-за инфекции
| Паратонзиллярный абсцесс | |
|---|---|
| Другие имена | Квинси, ангина |
| Правосторонний перитонзиллярный абсцесс | |
| Специальность | Оториноларингология |
| Симптомы | Лихорадка , боль в горле, проблемы с открыванием рта, изменение голоса |
| Осложнения | Закупорка дыхательных путей, аспирационный пневмонит |
| Причины | Множественные типы бактерий |
| Факторы риска | Стрептококковый фарингит |
| Диагностический метод | По симптомам |
| Дифференциальная диагностика | Заглоточный абсцесс , инфекционный мононуклеоз , эпиглоттит , рак |
| Уход | Удаление гноя, антибиотиков , жидкости, обезболивающих , стероидов |
| Частота | ~ 3 на 10 000 в год (США) |
Перитонзиллярный абсцесс ( ПТА ), также известный как ангина , представляет собой скопление гноя из-за инфекции позади миндалины . Симптомы включают жар , боль в горле, проблемы с открытием рта и изменение голоса. Боль обычно усиливается с одной стороны. Осложнения могут включать закупорку дыхательных путей или аспирационный пневмонит .
Обычно они возникают из-за заражения несколькими типами бактерий . Часто это следует за стрептококковым фарингитом . Обычно они не возникают у тех, кто перенес тонзиллэктомию . Диагноз обычно ставится на основании симптомов. Медицинское обследование может быть выполнено, чтобы исключить осложнения.
Лечение заключается в удалении гноя, антибиотиках , достаточном количестве жидкости и обезболивающих . Также могут быть полезны стероиды . Госпитализация обычно не требуется. В Соединенных Штатах этим заболеванием страдают около 3 человек на 10 000 человек в год. Чаще всего страдают молодые люди.
Признаки и симптомы
Физические признаки перитонзиллярного абсцесса включают покраснение и припухлость в области миндалин на пораженной стороне, а также опухоль ягуло-желудочных лимфатических узлов . Язычка может быть смещен в сторону непораженной стороне.
В отличие от тонзиллита , который чаще встречается у детей, ЧТА имеет более равномерное возрастное распространение от детей к взрослым. Симптомы начинают проявляться за два-восемь дней до образования абсцесса . Прогрессирующая сильная ангина с одной стороны и боль при глотании ( одинофагия ) обычно являются самыми ранними симптомами. По мере развития абсцесса может появиться стойкая боль в перитонзиллярной области, лихорадка , общее недомогание , головная боль и искажение гласных, неофициально известные как «горячий картофельный голос». Боль в шее, связанная с болезненными, увеличенными лимфатическими узлами , болью в ушах и неприятным запахом изо рта также является обычным явлением. Хотя эти признаки могут присутствовать при самом тонзиллите, следует особенно рассмотреть возможность проведения ЧТА, если способность открывать рот ограничена ( тризм ).
Осложнения
Причины
ЧБТА обычно возникает как осложнение нелеченного или частично пролеченного эпизода острого тонзиллита. В этих случаях инфекция распространяется на перитонзиллярную область (перитонзиллит). Эта область состоит из рыхлой соединительной ткани и, следовательно, подвержена образованию абсцесса. PTA также может возникать de novo . Возбудителями могут быть как аэробные, так и анаэробные бактерии. Обычно участвующие аэробные патогены включают Streptococcus , Staphylococcus и Haemophilus . Наиболее распространенные анаэробные виды включают Fusobacterium necrophorum , Peptostreptococcus , Prevotella views и Bacteroides .
В этих случаях инфекция распространяется на перитонзиллярную область (перитонзиллит). Эта область состоит из рыхлой соединительной ткани и, следовательно, подвержена образованию абсцесса. PTA также может возникать de novo . Возбудителями могут быть как аэробные, так и анаэробные бактерии. Обычно участвующие аэробные патогены включают Streptococcus , Staphylococcus и Haemophilus . Наиболее распространенные анаэробные виды включают Fusobacterium necrophorum , Peptostreptococcus , Prevotella views и Bacteroides .
Диагностика
Перитонзиллярный абсцесс справа от человека на КТ
Диагноз обычно ставится на основании симптомов. Медицинское обследование может быть выполнено, чтобы исключить осложнения. Медицинская визуализация может включать компьютерную томографию , МРТ или ультразвуковое исследование , также полезное в диагностике.
Уход
Обычно достаточно медикаментозного лечения антибиотиками, восполнения объема жидкости и обезболивающих, хотя в случаях, когда возникает обструкция дыхательных путей или системный сепсис, может потребоваться хирургический дренаж. Также могут быть полезны стероиды . Госпитализация в больницу, как правило, не требуется.
Медикамент
Инфекция часто бывает устойчивой к пенициллину. Есть целый ряд вариантов , включая антибиотики амоксициллин / клавуланат , клиндамицин или метронидазол в сочетании с бензилпенициллина (пенициллин G) или пенициллина V . Также можно использовать пиперациллин / тазобактам .
Хирургия
Гной можно удалить несколькими способами, включая пункционную аспирацию , разрез и дренирование , а также тонзиллэктомию . Разрез и дренаж могут быть связаны с более низкой вероятностью рецидива, чем пункционная аспирация, но доказательства очень сомнительны. Аспирация иглой может быть менее болезненной, но, опять же, доказательства очень сомнительны.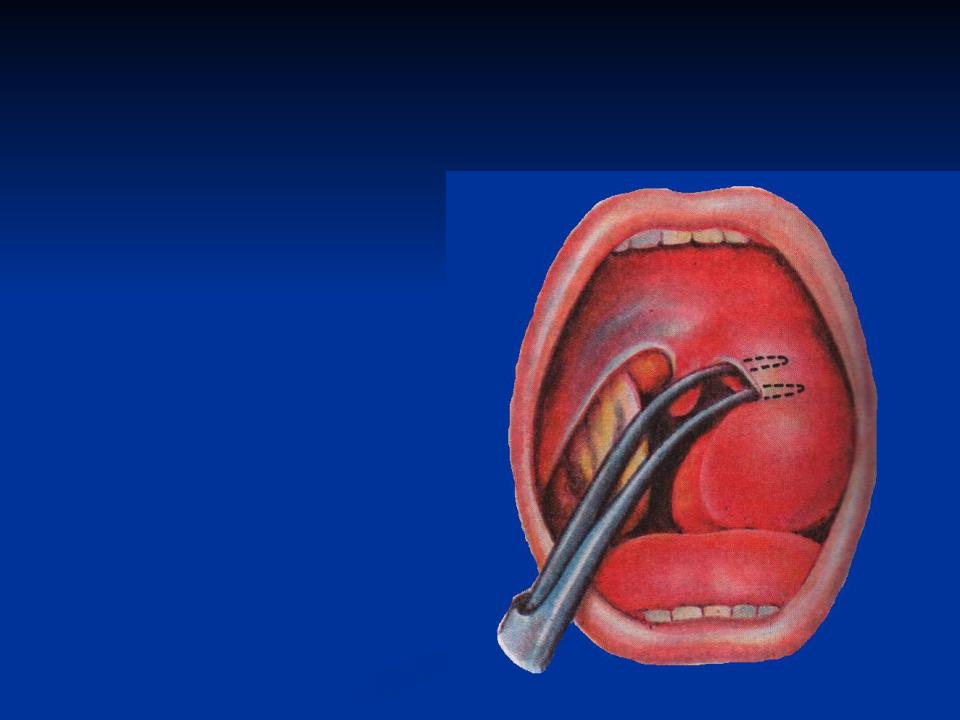
Лечение также можно проводить, когда пациент находится под анестезией, но обычно это делается для детей или тревожных пациентов. Тонзиллэктомия может быть показана, если у пациента есть рецидивирующие перитонзиллярные абсцессы или тонзиллит в анамнезе. Для пациентов с первым перитонзиллярным абсцессом большинство ЛОР-хирургов предпочитают «подождать и понаблюдать», прежде чем рекомендовать тонзиллэктомию.
Эпидемиология
Это часто встречающаяся неотложная оториноларингологическая (ЛОР) ситуация.
Число новых случаев перитонзиллярного абсцесса в год в США оценивается примерно в 30 случаев на 100 000 человек. В исследовании, проведенном в Северной Ирландии , количество новых случаев составляло 10 случаев на 100 000 человек в год. В Дании количество новых случаев выше и достигает 41 случая на 100 000 человек в год. У детей младшего возраста, у которых развивается перитонзиллярный абсцесс, часто наблюдается ослабленный иммунитет, и у них инфекция может вызвать обструкцию дыхательных путей.
Этимология
Это состояние часто называют «квинси», «ангина» или «квинси», англизированные версии французского слова esquinancie, которое первоначально переводилось как «косоглазие», а затем «ангина».
Известные случаи
- Султан Хорезма Текиш
- Osceola
- Мишель де Монтень
- Папа Адриан IV
- Дэн Миноуг , капитан / тренер футбольной команды «Австралийские правила» Ричмонд, по слухам, умер за неделю до Гранд Финала ВФЛ 1920 года , но на самом деле он находился в своем родном городе Бендиго, выздоравливая от ангины.
- Считалось, что Джордж Вашингтон умер от осложнений, вызванных ангиной, но теперь считается, что он умер от эпиглоттита .
- Джеймс Грегори из группы The Ordinary Boys чуть не умер от ангины, потому что ее так долго не лечили, прежде чем было начато неотложное лечение.
- Эйитиро Ода , автор самой продаваемой манги One Piece , был госпитализирован из-за осложнений.

- Ян Макларен умер от осложнений, вызванных ангиной, во время лекционного тура по США.
Считалось, что древнеримская богиня Ангерона излечивает ангину (латинскую ангину ) у людей и овец.
Рекомендации
внешняя ссылка
Эпиглоттит — Epiglottitis — qaz.wiki
Воспаление надгортанника
| Эпиглоттит | |
|---|---|
| Другие имена | Острый супраглоттит |
| Рентген шеи, показывающий знак отпечатка пальца . | |
| Специальность | Пульмонология |
| Симптомы | Проблемы с глотанием, слюнотечение, изменения голоса, лихорадка , учащенное дыхание, стридор |
| Обычное начало | Стремительный |
| Причины | H. influenzae типа b , ожоги , травма области |
| Диагностический метод | Медицинская визуализация , осмотр надгортанника |
| Профилактика | Hib-вакцина , рифампицин |
| Уход | Эндотрахеальная интубация , внутривенное введение антибиотиков , кортикостероиды |
| Прогноз | 5% риск смерти |
| Частота | ~ 2 на 100 000 в год |
Эпиглоттит является воспаление из надгортанник -The лоскут на основании языка , который предотвращает пищи , поступающей в трахею (дыхательное горло). Симптомы обычно возникают быстро и включают проблемы с глотанием, которые могут привести к слюнотечению, изменениям голоса, лихорадке и учащенному дыханию. Поскольку надгортанник находится в верхних дыхательных путях , отек может мешать дыханию . Люди могут наклоняться вперед, чтобы открыть дыхательные пути. По мере ухудшения состояния может появиться стридор и синюшность кожи .
По мере ухудшения состояния может появиться стридор и синюшность кожи .
Исторически сложилось так, что эпиглоттит был вызван в основном инфекцией H. influenzae типа b . При вакцинации это чаще вызывается другими бактериями. Другие возможные причины включают ожоги и травмы. Самый точный способ поставить диагноз — посмотреть прямо на надгортанник. Рентген шеи сбоку может показать «отпечаток большого пальца», но его отсутствие не означает, что заболевание отсутствует.
Эффективная вакцина, Hib-вакцина , доступна с 1980-х годов. Антибиотик рифампицин также может быть использован для предотвращения заболеваний среди тех , кто был подвержен этой болезни и подвергаются высокому риску. Самая важная часть лечения заключается в обеспечении безопасности дыхательных путей, что часто выполняется с помощью интубации трахеи . Затем вводятся внутривенные антибиотики, такие как цефтриаксон и, возможно, ванкомицин или клиндамицин . Также обычно используются кортикостероиды . При соответствующем лечении риск смерти среди детей с этим заболеванием составляет около одного процента, а среди взрослых — семь процентов.
С использованием вакцины Hib количество случаев эпиглоттита снизилось более чем на 95%. В то время как раньше страдали в основном дети младшего возраста, сейчас это заболевание чаще встречается среди детей старшего возраста и взрослых. В Соединенных Штатах она поражает около 1,3 на 100 000 детей в год. У взрослых от 1 до 4 человек на 100 000 страдают ежегодно. Это чаще встречается в развивающихся странах . У детей риск смерти составляет около 6%; однако, если они интубированы раньше, это менее 1%.
Признаки и симптомы
Эпиглоттит ассоциируется с лихорадкой , болью в горле, затрудненным глотанием , слюнотечением, охриплостью голоса и стридором . Начало обычно длится более суток. Само горло может казаться нормальным.
Стридор является признаком обструкции верхних дыхательных путей и требует неотложной хирургической помощи. Ребенок часто выглядит остро больным, тревожным, у него очень тихое поверхностное дыхание, часто с вытянутой вперед головой и настойчивым требованием сесть в постели. Первые симптомы обычно незаметны, но быстро прогрессируют, а отек горла может привести к цианозу и удушью .
Ребенок часто выглядит остро больным, тревожным, у него очень тихое поверхностное дыхание, часто с вытянутой вперед головой и настойчивым требованием сесть в постели. Первые симптомы обычно незаметны, но быстро прогрессируют, а отек горла может привести к цианозу и удушью .
Причины
Эпиглоттит в первую очередь вызван приобретенной бактериальной инфекцией надгортанника. Исторически это чаще всего было вызвано Haemophilus influenzae типа B , но с доступностью иммунизации это уже не так. В настоящее время бактериями, наиболее часто вызывающими инфекцию, являются Streptococcus pneumoniae , Streptococcus pyogenes или Staphylococcus aureus .
Альтернативные факторы риска и причины, связанные с инфекцией, включают ожоги и другие травмы области. Медицинские исследования также выявили связь между эпиглоттитом и употреблением крэк-кокаина . Основные заболевания, такие как болезнь «трансплантат против хозяина» и лимфопролиферативные расстройства , также были определены как факторы повышенного риска развития инфекции. Это частично вызвано сниженным иммунным ответом хозяина в сочетании с общими участками, нацеленными на мягкие ткани лимфатической системы, оба из которых уже подвергаются негативному влиянию ранее существовавших заболеваний.
Диагностика
Диагноз может быть подтвержден прямым осмотром с помощью ларингоскопа , хотя это может спровоцировать спазм дыхательных путей . При подозрении на эпиглоттит попытки визуализировать надгортанник с помощью язычкового депрессора по этой причине не приветствуются; поэтому диагноз ставится на основании непрямой волоконно-оптической ларингоскопии, проводимой в контролируемой среде, например, в операционной. Визуализация редко бывает полезной, и не следует откладывать лечение до проведения этого исследования.
КТ показывает «знак Хэллоуина»
Левая колонка: нормальный надгортанник.
 Правая колонка: эпиглоттит.
Правая колонка: эпиглоттит.
Изображения
На боковой C-позвоночника рентген , то знак Отпечаток описывает опухшие, увеличенный надгортанник. Однако нормальный рентген не исключает диагноз. Ультразвук может быть полезно , если изменения присутствуют специфические, но его использование по состоянию на 2018 год находится на ранних стадиях исследования.
На компьютерной томографии «Признак Хэллоуина» описывает надгортанник нормальной толщины. Это позволяет смело исключить острый эпиглоттит. Кроме того, компьютерная томография может помочь диагностировать другие состояния, такие как перитонзиллярный абсцесс или заглоточный абсцесс, которые имеют схожие клинические признаки.
Профилактика
Эффективная вакцина, Hib-вакцина , доступна с 1980-х годов. Антибиотик рифампицин также может быть использован для предотвращения заболеваний среди тех , кто был подвержен этой болезни и подвергаются высокому риску.
Управление
Управление дыхательными путями
Самая важная часть лечения — это обеспечение проходимости дыхательных путей. При эпиглоттите может потребоваться срочная интубация трахеи для защиты дыхательных путей. Интубация трахеи может быть затруднена из-за анатомических искажений и обильных выделений. В идеале спонтанное дыхание поддерживается до тех пор, пока интубация трахеи не будет успешной. Если интубация невозможна, может потребоваться хирургическое открытие дыхательных путей ( крикотиротомия ).
Медикамент
Затем вводятся внутривенные антибиотики, такие как цефтриаксон и, возможно, ванкомицин или клиндамицин . Если присутствует аллергия на пенициллины , альтернативой может быть триметоприм / сульфаметоксазол или клиндамицин .
Адреналин в небулайзере может временно улучшить ситуацию. Также обычно используются кортикостероиды . Однако доказательств в пользу пользы мало.
Прогноз
При соответствующем лечении риск смерти среди детей с этим заболеванием составляет около одного процента, а среди взрослых — семь процентов.
У некоторых людей может развиться пневмония , лимфаденопатия или септический артрит .
Эпидемиология
В то время как раньше страдали в основном дети младшего возраста, сейчас это заболевание чаще встречается среди детей старшего возраста и взрослых. До вакцинации против Hemophilus influenzae (Hib) чаще всего страдали дети в возрасте от двух до четырех лет. При иммунизации заболевают около 1,3 на 100 000 детей в год.
Известные случаи
Джинни Май провела некоторое время в отделении интенсивной терапии с надгортанником.
Сара Сильверман провела неделю в отделении интенсивной терапии больницы Cedars Sinai с эпиглоттитом.
Считается, что Джордж Вашингтон умер от эпиглоттита. Лечебные процедуры, данные Джорджу Вашингтону, такие как сильное кровопускание , клизма , уксус, шалфей, патока, масло, образование пузырей в горле от испанской мухи , требующие от него проглатывания хлорида ртути и тартрата сурьмы и калия, а также прикладывание компрессов из пшеницы к различным частям тела. body, больше не используются.
Рекомендации
внешняя ссылка
симптомы, причины, лечение, профилактика, осложнения
Причины
Гнойное воспаление развивается в результате воздействия всевозможных бактерий, в том числе и стрептококков. Зачастую абсцесс появляется как осложнение из-за не вылеченной ангины. Спровоцировать его может переохлаждение.
Заболевание выступает как осложнение после хронического тонзиллита, который имел тяжёлое течение. Инфекция проникает из миндалины в ткани, которые её окружают. Абсцесс развивается у тех пациенток, у которых в своё время были удалены миндалины. Его появление провоцируется остатками тканей, которые не были удалены в ходе операции.
Редко заболевание может распространяться из поражённых кариесом зубов. Оно характерно для тех беременных, у которых снижен иммунитет. К упадку защитных сил организма приводят такие процессы, как:
- воспалительные болезни,
- сахарный диабет,
- иммунодефицит,
- неправильное питание,
- плохие социальные и климатические условия проживания,
- курение, приём спиртных напитков.
Симптомы
В первую очередь, появление паратонзиллярного абсцесса сопровождается болью в горле с той стороны, где расположен воспалительный очаг. Она может отдаваться в ухо или зубы. У пациентки развивается тризм мышц – состояние, которое не позволяет открывать рот.
Для заболевания также характерны такие симптомы, как:
- чувство кома в горле;
- затруднённое глотание;
- увеличение лимфатических узлов, которые находятся под челюстью;
- увеличение температуры тела;
- головные боли;
- разбитое и слабое общее самочувствие;
- неприятный запах из ротовой полости;
- при движениях головой и шее ощущается боль;
- отдышка в случае большого абсцесса.
Может произойти самопроизвольный прорыв абсцесса. В таком случае существуют другие проявления, среди которых выделяют:
- резкое улучшение общего состояния,
- спад болевых ощущений,
- открывание рта упрощается.
Диагностика паратонзиллярного абсцесса при беременности
Для предварительного диагноза собирается анамнез заболевания, и анализируются жалобы пациентки. Врач тщательно исследует историю появления болезни, выясняет обстоятельства ее развития. Он проводит общий осмотр на наличие увеличенных лимфатических узлов, изменения цвета мягких тканей шеи.
В ходе обследования используются такие методы, как:
- фарингоскопия;
- ларингоскопия;
- УЗИ для постановки более точного диагноза.

Главное, при таком обследовании – это обнаружить местонахождение абсцесса. Воспалительный очаг может иметь боковую, нижнюю, заднюю и переднюю локализацию. Последняя форма встречается чаще всего. Диагностика включает и консультацию у гинеколога-акушера.
Осложнения
Наличие гнойного очага в организме отрицательно сказывается на здоровье, как беременной, так и плода. Оно может привести к таким последствиям, как:
- выкидыш,
- преждевременные роды,
- мертворождение,
- появление у малыша врождённых болезней (порок сердца).
Существуют также отдельные последствия и для материнского организма. Среди них выделяют:
- флегмона шеи;
- медиастинит;
- сепсис – заражение всего организма посредством распространения инфекции через кровь;
- развитие острого стеноза гортани, который может осложняться отдышкой, удушьем.
Неадекватное лечение, проведенное несвоевременно, может привести к летальному исходу беременной. Поэтому очень важно диагностировать абсцесс на ранних этапах его развития.
Лечение
Что можете сделать вы
При появлении каких-либо симптомов, которые не характерны для нормального состояния, беременным лучше сразу обратиться за консультацией к доктору. Самостоятельно принимать препараты или использовать средства народной медицины категорически запрещено, так как можно навредить не только себе, но и плоду.
В дальнейшем пациенткам следует выполнять все предписания и рекомендации врача. Также необходимо постоянное наблюдение у акушера-гинеколога.
Что делает врач
Зачастую пациентки с таким типом абсцесса госпитализируются. Он вскрывается в том месте, где больше всего набух. Операция осуществляется под местной анестезией. Полость воспалительного очага промывается антисептиками и дезинфицирующими растворами. Эта процедура может выполняться несколько дней до тех пор, пока все гнойные массы не будут вычищены.
Полость воспалительного очага промывается антисептиками и дезинфицирующими растворами. Эта процедура может выполняться несколько дней до тех пор, пока все гнойные массы не будут вычищены.
Терапия включает назначение доктором таких медикаментов, как:
- средства для обезболивания,
- препараты для снятия отёчности,
- жаропонижающие средства,
- витамины.
В качестве местного лечения применяют полоскания горла всевозможными антисептиками. Когда воспалительный процесс уменьшится, врачом может назначаться физиотерапия. Она необходима для быстрого заживления.
При тяжёлом течении заболевания пациентки могут удалить абсцесс вместе с миндалиной. Существуют определённые показания для подобного рода операции.
- Гнойник имеет боковую локализацию, которая затрудняет его вскрытие.
- У беременной в ходе лечения состояние не изменяется или ухудшается даже после того, как образование было вскрыто.
- Развиваются осложнения, в результате которых воспаление переходит на здоровые ткани и органы.
Профилактика
В первую очередь, у беременных должен быть укреплен иммунитет. Эффективным будет местное и общее закаливание. В качестве профилактических мер могут выступать спортивные занятия. Желательно, чтобы беременная чаще находилась на свежем воздухе.
Все хронические заболевания носа, полости рта, носоглотки и горла должны устраняться своевременно. Ангина также требует рациональной терапии. При наличии иммунодефицитов и сахарного диабета должна проводиться корректировка этих состояний.
Для профилактики заболевания беременным лучше принять конкретные меры.
- Отказ от курения, употребления алкогольных напитков.
- Регулярное посещение лечащего врача – гинеколога.
Оцените материал:
спасибо, ваш голос принят
Также смотрят
Вооружайтесь знаниями и читайте полезную информативную статью о заболевании паратонзиллярный абсцесс при беременности. Ведь быть родителями – значит, изучать всё то, что поможет сохранять градус здоровья в семье на отметке «36,6».
Ведь быть родителями – значит, изучать всё то, что поможет сохранять градус здоровья в семье на отметке «36,6».
Узнайте, что может вызвать недуг паратонзиллярный абсцесс при беременности, как его своевременно распознать. Найдите информацию о том, каковы признаки, по которым можно определить недомогание. И какие анализы помогут выявить болезнь и поставить верный диагноз.
В статье вы прочтёте всё о методах лечения такого заболевания, как паратонзиллярный абсцесс при беременности. Уточните, какой должна быть эффективная первая помощь. Чем лечить: выбрать лекарственные препараты или народные методы?
Также вы узнаете, чем может быть опасно несвоевременное лечение недуга паратонзиллярный абсцесс при беременности, и почему так важно избежать последствий. Всё о том, как предупредить паратонзиллярный абсцесс при беременности и не допустить осложнений. Будьте здоровы!
| Консультация кандидата медицинских наук Полшковой Л. В. | 1 проц | 970 |
| Консультация доктора медицинских наук Райцелис И. В. | 1 проц | 1250 |
| Повторная консультация врача-оториноларинголога | 1 осмотр | 300 |
| Исследование дыхательной и обонятельной функции (ольфактометрия) | 1 проц | 190 |
| Осмотр органа слуха (отоскопия) | 1 осмотр | 400 |
| Эндоскопическая эндоназальная ревизия полости носа, носоглотки и околоносовых пазух | 1 осмотр | 18400 |
| Фиброларингоскопия | 1 проц | 890 |
| Вестибулометрия | 1 проц | 370 |
| Вестибулометрия стабилометрия | 1 проц | 450 |
| Определение проходимости евстахиевой трубы | 1 проц | 150 |
| Ультразвуковое исследование околоносовых пазух Ангиодин-Эхо/П (ЛОР) | 1 проц | 790 |
| Тест слуховой адаптации | 1 проц | 190 |
| Пункция околоносовых пазух | 1 проц | 860 |
| Внутриносовые блокады | 1 проц | 360 |
| Смазывание слизистой глотки лекарственными средствами | 1 проц | 200 |
| Акустическая ринометрия | 1 проц | 260 |
| Тональная аудиометрия | 1 проц | 900 |
| Составление слухового паспорта | 1 проц | 190 |
| Тимпанометрия | 1 проц | 390 |
| Уход за наружным слуховым проходом | 1 проц | 100 |
| Резекция маленького язычка глотки | 1 проц | 840 |
| Частичная тонзиллэктомия лазером | 1 опер | 5000 |
| Коагуляция кровоточащих сосудов носа лазером | 1 опер | 1140 |
| Удаление инородного тела глотки или гортани | 1 опер | 390 |
Пластика носа. Эндоскопическая резекция гребня носовой перегородки, септопластика Эндоскопическая резекция гребня носовой перегородки, септопластика | 1 опер | 15000 |
| Удаление полипов носовых ходов | 1 опер | 8000 |
| Резекция носовых раковин | 1 опер | 5000 |
| Удаление инородного тела носа | 1 опер | 390 |
| Подслизистая резекция носовой перегородки | 1 опер | 15000 |
| Репозиция костей носа | 1 опер | 2500 |
| Лазерная вапоризация нижних носовых раковин | 1 опер | 1135 |
| Промывание лакун миндалин | 1 проц | 318 |
| Эндоскопическая операция на верхнечелюстных пазухах | 1 опер | 8650 |
| Вскрытие фурункула носа | 1 проц | 750 |
| Смена трахеостомической трубки | 1 проц | 500 |
| Промывание верхнечелюстной пазухи носа | 1 проц | 200 |
| Удаление новообразования полости носа и глотки | 1 опер | 813 |
| Радиохирургическая увулопалатопластика | 1 опер | 20000 |
| Удаление новообразования гортани | 1 опер | 1170 |
| Ультразвуковое иссечение новообразований полости носа, глотки (папилломы, полипы) | 1 опер | 572 |
| Эндоскопическая подслизистая вазотомия | 1 опер | 8000 |
| Вскрытие абсцедирующего фурункула уха | 1 опер | 750 |
| Удаление полипов, грануляций уха | 1 опер | 7000 |
| Первичная хирургическая обработка раны наружного уха | 1 опер | 373 |
| Удаление инородного тела из слухового отверстия | 1 опер | 390 |
| Мирингопластика клеевая | 1 опер | 1527 |
| Продувание слуховой трубы | 1 проц | 415 |
| Первичная хирургическая обработка раны уха | 1 проц | 800 |
| Катетеризация слуховой трубы с введением лекарственных препаратов | 1 проц | 490 |
| Эндоскопическая полипэтмоидотомия | 1 проц | 18000 |
| Электрокоагуляция кровоточащих полипов носа на аппарате «Futurent» | 1 проц | 260 |
| Ультразвуковой метод лечения хронического тонзиллита на аппарате «Тонзиллор» | 1 проц | 574 |
| Воздействие лазерным низкоинтенсивным излучением эндоназально (лор) | 1 проц | 370 |
| Взятие мазка с миндалин и носа для проведения бактериологического исследования на ларингит, ларинготрахеит, паратонзиллит, паратонзиллярный абсцесс | 1 исслед | 400 |
| Взятие мазка из носа с проведением бактериологического исследования на острый синусит | 1 исслед | 350 |
| Взятие мазка из наружного слухового прохода с проведением бактериологического исследования на наружный инфекционный отит | 1 исслед | 360 |
| Тампонада носовых ходов с применением саморасширяющихся носовых вкладок | 1 манип.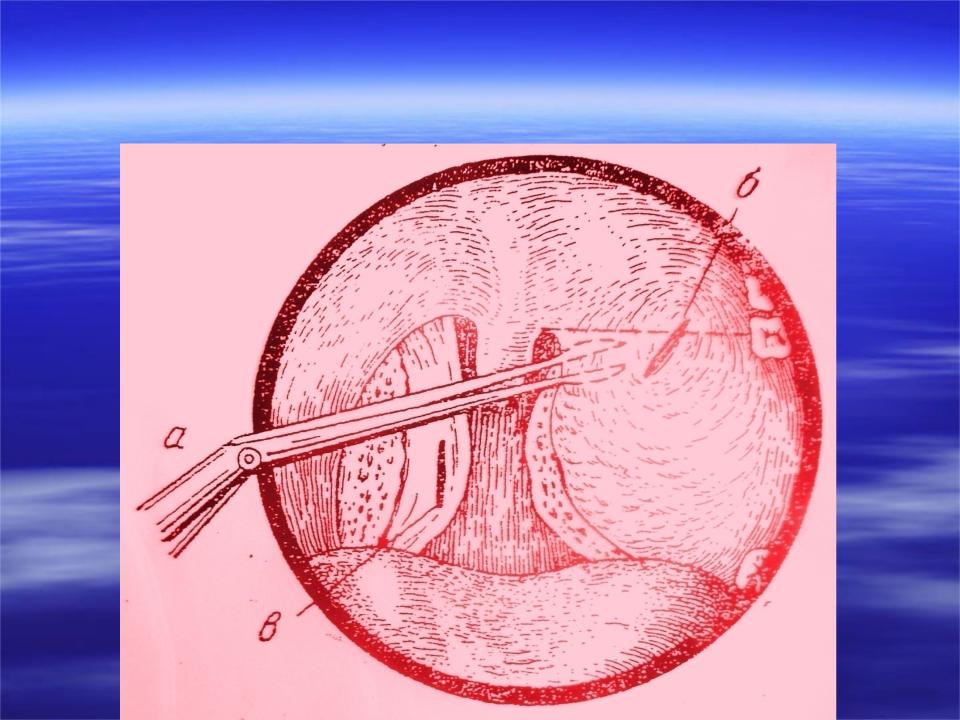 | 2050 |
| Передняя тампонада носа | 1 манип | 900 |
| Взятие мазка с миндалин и носа с проведением бактериологического исследования на хронический ринофарингит | 1 исслед | 700 |
| Взятие мазка с миндалин и носа с проведением бактериологического исследования на хронический тонзиллит, фарингит | 1 исслед | 410 |
| Взятие мазка с миндалин и носа с проведением бактериологического исследования на хронический ринит | 1 исслед | 430 |
Лабораторные исследования, исследования изображений, диагностические процедуры
Автор
Бенуа Дж. Госселин, доктор медицины, FRCSC Адъюнкт-профессор хирургии, Дартмутская медицинская школа; Директор комплексной программы онкологии головы и шеи, Центр рака Норриса Коттона; Штатный отоларинголог, отделение отоларингологии — хирургия головы и шеи, Медицинский центр Дартмут-Хичкок
Бенуа Дж. Госселин, доктор медицины, FRCSC является членом следующих медицинских обществ: Американского общества головы и шеи, Американской академии лицевой пластической и реконструктивной хирургии, Североамериканское общество основания черепа, Американская академия отоларингологии — хирургия головы и шеи, Американская медицинская ассоциация, Американское ринологическое общество, Канадская медицинская ассоциация, Канадское общество отоларингологии — хирургия головы и шеи, Колледж врачей и хирургов Онтарио, Медицинское общество Нью-Гэмпшира , Медицинская ассоциация Онтарио
Раскрытие информации: не подлежит разглашению.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Получил зарплату от Medscape за работу. для: Medscape.
для: Medscape.
Эми Л. Фридман, доктор медицины Профессор хирургии, директор по трансплантологии Медицинского колледжа медицинского университета штата Нью-Йорк, Сиракузы
Эми Л. Фридман, доктор медицины, является членом следующих медицинских обществ: Ассоциация академической хирургии, Международный колледж хирургов, Академия наук Нью-Йорка, Медицинское общество Пенсильвании, Медицинское общество округа Филадельфия, Общество интенсивной терапии, Ассоциация женщин-хирургов, Международное общество трансплантации печени, Общество трансплантации, Американский колледж хирургов, Американская медицинская ассоциация, American Medical Женская ассоциация, Американское общество искусственных внутренних органов, Американское общество хирургов-трансплантологов, Американское общество трансплантологии
Раскрытие информации: нечего раскрывать.
Главный редактор
Джон Гейбель, доктор медицины, магистр, доктор наук, AGAF Заместитель председателя и профессор отделения хирургии отделения желудочно-кишечной медицины, профессор отделения клеточной и молекулярной физиологии Медицинской школы Йельского университета; Директор хирургических исследований хирургического отделения больницы Йель-Нью-Хейвен; Член Американской гастроэнтерологической ассоциации; Член Королевского медицинского общества
Джон Гейбель, доктор медицины, магистр, доктор наук, AGAF является членом следующих медицинских обществ: Американской гастроэнтерологической ассоциации, Американского физиологического общества, Американского общества нефрологов, Ассоциации академической хирургии, Международного общества нефрологов. , Нью-Йоркская академия наук, Общество хирургии пищеварительного тракта
Раскрытие информации: нечего раскрывать.
Дополнительные участники
Брайан Дж. Дейли, MD, MBA, FACS, FCCP, CNSC Профессор и программный директор, Департамент хирургии, начальник, Отделение травм и критических состояний, Медицинский научный центр Университета Теннесси, Колледж медицины
Брайан Дж. Дейли, доктор медицины , MBA, FACS, FCCP, CNSC является членом следующих медицинских обществ: Американская ассоциация хирургии травм, Восточная ассоциация хирургии травм, Южная хирургическая ассоциация, Американский колледж грудных врачей, Американский колледж хирургов, American Medical Ассоциация, Ассоциация академической хирургии, Ассоциация хирургического образования, Шоковое общество, Общество реаниматологии, Юго-Восточный хирургический конгресс, Медицинская ассоциация Теннесси
Дейли, доктор медицины , MBA, FACS, FCCP, CNSC является членом следующих медицинских обществ: Американская ассоциация хирургии травм, Восточная ассоциация хирургии травм, Южная хирургическая ассоциация, Американский колледж грудных врачей, Американский колледж хирургов, American Medical Ассоциация, Ассоциация академической хирургии, Ассоциация хирургического образования, Шоковое общество, Общество реаниматологии, Юго-Восточный хирургический конгресс, Медицинская ассоциация Теннесси
Раскрытие: Ничего не разглашать.
Произошла ошибка при настройке вашего пользовательского файла cookie
Произошла ошибка при настройке вашего пользовательского файла cookie
Этот сайт использует файлы cookie для повышения производительности. Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.
Настройка вашего браузера для приема файлов cookie
Существует множество причин, по которым cookie не может быть установлен правильно. Ниже приведены наиболее частые причины:
- В вашем браузере отключены файлы cookie.Вам необходимо сбросить настройки своего браузера, чтобы он принимал файлы cookie, или чтобы спросить вас, хотите ли вы принимать файлы cookie.
- Ваш браузер спрашивает вас, хотите ли вы принимать файлы cookie, и вы отказались.
Чтобы принять файлы cookie с этого сайта, нажмите кнопку «Назад» и примите файлы cookie. - Ваш браузер не поддерживает файлы cookie. Если вы подозреваете это, попробуйте другой браузер.
- Дата на вашем компьютере в прошлом. Если часы вашего компьютера показывают дату до 1 января 1970 г.,
браузер автоматически забудет файл cookie.Чтобы исправить это, установите правильное время и дату на своем компьютере. - Вы установили приложение, которое отслеживает или блокирует установку файлов cookie.
Вы должны отключить приложение при входе в систему или проконсультироваться с системным администратором.
Почему этому сайту требуются файлы cookie?
Этот сайт использует файлы cookie для повышения производительности, запоминая, что вы вошли в систему, когда переходите со страницы на страницу.Чтобы предоставить доступ без файлов cookie
потребует, чтобы сайт создавал новый сеанс для каждой посещаемой страницы, что замедляет работу системы до неприемлемого уровня.
Что сохраняется в файле cookie?
Этот сайт не хранит ничего, кроме автоматически сгенерированного идентификатора сеанса в cookie; никакая другая информация не фиксируется.
Как правило, в файле cookie может храниться только информация, которую вы предоставляете, или выбор, который вы делаете при посещении веб-сайта.Например, сайт
не может определить ваше имя электронной почты, пока вы не введете его. Разрешение веб-сайту создавать файлы cookie не дает этому или любому другому сайту доступа к
остальной части вашего компьютера, и только сайт, который создал файл cookie, может его прочитать.
Клинические признаки перитонзиллярного абсцесса у детей
Предпосылки
Перитонзиллярный абсцесс — это острая инфекция, расположенная между капсулой небной миндалины и верхней сужающей мышцей глотки.Сообщений о педиатрических случаях было немного.
Методы
Ретроспективное исследование было проведено для изучения пациентов младше 18 лет, госпитализированных в медицинский центр с окончательным диагнозом перитонзиллярный абсцесс с января 1999 по декабрь 2009 года. Только те, у кого был подтвержден отток гноя из перитонзиллярные пространства или подтвержденные компьютерной томографией (КТ).
Результаты
Всего было включено 56 детей, 31 мальчик и 25 девочек.Средний возраст составил 12,9 ± 4,6 года, от 9 месяцев до 17,9 лет. Девятнадцать (34%) были моложе 12 лет. Все 37 детей в возрасте до 12 лет жаловались на боль в горле, но только 68% детей в возрасте до 12 лет жаловались на боль в горле. Тридцать один пациент (55%) с характерным проявлением лихорадки и боли в горле плюс асимметричная опухшая / выпуклая миндалина с или без увулярной девиации, указывающей на диагноз, немедленно получили хирургическое дренирование в отделении неотложной помощи, и 87% из них были старше 12 лет. возраст.Двадцать пять (45%) детей нуждались в компьютерной томографии для подтверждения диагноза. Наиболее распространенными эмпирическими антибиотиками были схемы, содержащие пенициллин. Преобладающими идентифицированными организмами были Streptococcus вида. Восемь детей успешно прошли курс лечения только антибиотиками. Ни один случай не был смертельным.
Тридцать один пациент (55%) с характерным проявлением лихорадки и боли в горле плюс асимметричная опухшая / выпуклая миндалина с или без увулярной девиации, указывающей на диагноз, немедленно получили хирургическое дренирование в отделении неотложной помощи, и 87% из них были старше 12 лет. возраст.Двадцать пять (45%) детей нуждались в компьютерной томографии для подтверждения диагноза. Наиболее распространенными эмпирическими антибиотиками были схемы, содержащие пенициллин. Преобладающими идентифицированными организмами были Streptococcus вида. Восемь детей успешно прошли курс лечения только антибиотиками. Ни один случай не был смертельным.
Заключение
Две трети детей с перитонзиллярным абсцессом были старше 12 лет. Не у всех пациентов моложе 12 лет были характерные предлежания, и для подтверждения диагноза обычно требовалась компьютерная томография.
Ключевые слова
дети
компьютерная томография
перитонзиллярный абсцесс
Рекомендуемые статьи Цитирующие статьи (0)
Просмотр аннотации
Авторские права © 2012 Издано Elsevier BV
Рекомендуемые статьи
Цитирующие статьи
Прикроватное ультразвуковое исследование Перитонзиллярный абсцесс
Анамнез настоящего заболевания:
34-летний мужчина поступил в отделение неотложной помощи с лихорадкой, болью в горле и затрудненным глотанием.При осмотре у пациента обнаружен тризм, искривленный язычок и припухлость левого перитонзиллярного пространства. Было проведено внутриротовое ультразвуковое исследование (POCUS), которое выявило скопление жидкости в левой перитонзиллярной области пациента. Пациенту был поставлен диагноз перитонзиллярный абсцесс (ПТА), и пункционная аспирация была выполнена под прямым ультразвуковым контролем. Пациентка перенесла процедуру хорошо, была отправлена домой с курсом антибиотиков.
Пациентка перенесла процедуру хорошо, была отправлена домой с курсом антибиотиков.
Важные выводы:
Первое видео представляет собой внутриротовое ультразвуковое исследование с использованием высокочастотного внутриполостного зонда, демонстрирующее скопление безэховой жидкости рядом с увеличенной левой миндалиной пациента.На втором видео показано успешное дренирование PTA под контролем УЗИ в реальном времени.
Обсуждение:
Перитонзиллярные абсцессы — наиболее распространенная инфекция глубокого космоса головы и шеи 1 , чаще всего поражающая детей и молодых людей. 2 Возможности врачей точно дифференцировать ПТА от перитонзиллярного целлюлита (ПТК) только физическим обследованием ограничены. Традиционно для лечения ПТА использовалась пункционная пункционная пункция. 3 В случае неудачи обычно требуется компьютерная томография (КТ) и консультация отоларинголога (ЛОР). 3 Хотя диагностика ПТА с использованием внутриротового ультразвука имеет чувствительность и специфичность между 89% -95% и 79% -100% соответственно, он все еще недостаточно используется по сравнению с этими традиционными методами. 4 Исследования показали, что использование ультразвука для диагностики и лечения ПТА приводит к значительно лучшим результатам и более высокому проценту успеха дренирования (по сравнению с пункционной пункционной аспирацией на основе ориентиров), меньшей потребности в компьютерной томографии и меньшей необходимости в консультации ЛОР . 3 Использование внутриротового ультразвукового исследования в месте оказания медицинской помощи — это эффективный, безопасный и экономичный способ диагностики и лечения ПТА.
Темы:
Перитонзиллярный абсцесс, УЗИ полости рта, УЗИ головы и шеи, УЗИ по месту наблюдения, ЛОР.
Артикул:
- Галиото, штат Нью-Джерси. Паратонзиллярный абсцесс.
 Am Fam Physician. 2017; 95 (8): 501-506.
Am Fam Physician. 2017; 95 (8): 501-506. - Шрафф С., Макгинн Дж. Д., Деркай С.С. Перитонзиллярный абсцесс у детей: 10-летний обзор диагностики и лечения. Int J Pediatr Otorhinolaryngol. 2001; 57 (3): 213-218. DOI: 10.1016 / S0165-5876 (00) 00447-X
- Costantino TG, Satz WA, Dehnkamp W, Goett H. Рандомизированное исследование, сравнивающее внутриротовое ультразвуковое исследование с пункционной пункционной аспирацией на основе ориентиров у пациентов с подозрением на перитонзиллярный абсцесс. Acad Emerg Med. 2012; 19 (6): 626-631. DOI: 10.1111 / j.1553-2712.2012.01380.x
- Пауэлл Дж. И Уилсон Дж. А. Обзор перитонзиллярного абсцесса, основанный на фактических данных. Клин Отоларингол. 2012; 37 (2): 136-145.DOI: 10.1111 / j.1749-4486.2012.02452.x
Осложнения перитонзиллярного абсцесса | Annals of Clinical Microbiology and Antimicrobials
Klug TE, Rusan M, Fuursted K, Ovesen T. Перитонзиллярный абсцесс: осложнение острого тонзиллита или инфекции веберовских желез? Otolaryngol Head Neck Surg. 2016; 155: 199–207. https://doi.org/10.1177/0194599816639551.
Артикул
PubMed
Google ученый
Klug TE. Заболеваемость и микробиология перитонзиллярного абсцесса: влияние сезона, возраста и пола. Eur J Clin Microbiol Infect Dis. 2014; 33: 1163–7. https://doi.org/10.1007/s10096-014-2052-8.
CAS
Статья
PubMed
Google ученый
Jousimies-Somer H, Savolainen S, Makitie A, Ylikoski J. Бактериологические находки при перитонзиллярных абсцессах у молодых людей. Clin Infect Dis. 1993; 16 (Приложение 4): S292–8.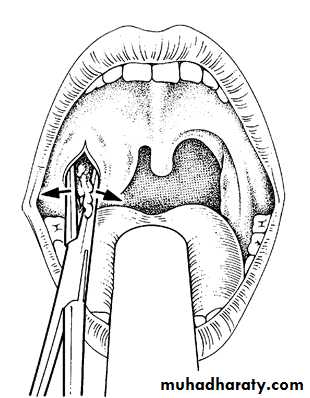
PubMed
Google ученый
Klug TE, Henriksen JJ, Rusan M, Fuursted K, Krogfeldt K, Ovesen T. и др. Выработка антител к Fusobacterium necrophorum у пациентов с перитонзиллярным абсцессом. Eur J Clin Microbiol Infect Dis. 2014; 33: 1733–9. https://doi.org/10.1007/s10096-014-2130-y.
CAS
Статья
PubMed
Google ученый
Klug TE. Перитонзиллярный абсцесс: клинические аспекты микробиологии, факторы риска и связь с парафарингеальным абсцессом.Дэн Мед Дж. 2017. 64. pii: B5333.
Шауль С., Кословски Б., Родригес М., Шварц И., Муахнна Н., Пелег Ю. и др. Аспирация через иглу при перитонзиллярном абсцессе все еще так хороша, как мы думаем? Долгосрочное наблюдение. Анн Отол Ринол Ларингол. 2015; 124: 299–304. https://doi.org/10.1177/0003489414556083.
Артикул
PubMed
Google ученый
Райан С., Папаниколау В., Кио И. Оценка перибольничного ведения и развития микробиологии перитонзиллярной абсцессной болезни.Б-ЛОР. 2014; 10: 15–20.
CAS
PubMed
Google ученый
Mazur E, Czerwińska E, Korona-Głowniak I, Grochowalska A, Kozioł-Montewka M. Эпидемиология, история болезни и микробиология перитонзиллярного абсцесса. Eur J Clin Microbiol Infect Dis. 2015; 34: 549–54. https://doi.org/10.1007/s10096-014-2260-2.
CAS
Статья
PubMed
Google ученый
Фридман Н.Р., Митчелл Р.Б., Перейра К.Д., Юнис Р.Т., Лазар Р.Х. Перитонзиллярный абсцесс в раннем детстве. Презентация и менеджмент. Arch Otolaryngol Head Neck Surg. 1997. 123 (6): 630–2.
CAS
PubMed
Google ученый
Brøndbo K, Høie T., Aaløkken M. Перитонзиллярный абсцесс у ребенка 2 1/2 месяцев. J Отоларингол. 2000; 29: 119–20.
PubMed
Google ученый
Ормонд А., Чао С., Шапиро Д., Уолнер Д. Перитонзиллярный абсцесс с быстрым прогрессированием до полной обструкции дыхательных путей у малыша. Ларингоскоп. 2014; 124: 2418–21. https://doi.org/10.1002/lary.24770.
Артикул
PubMed
Google ученый
Gupta N, Lovvorn J, Centor RM. Перитонзилярный абсцесс, требующий госпитализации в отделение интенсивной терапии, вызванный стрептококками группы C и G: описание случая. Дела J. 2009; 2: 6808. https: // doi.org / 10.4076 / 1757-1626-2-6808.
Артикул
PubMed
PubMed Central
Google ученый
Наглер Дж., Рубнер Р.Л. Гнойные осложнения и обструкция верхних дыхательных путей при инфекционном мононуклеозе. J Hosp Med. 2007; 2: 280–2.
PubMed
Google ученый
Бурстин П.П., Маршалл К.Л. Инфекционный мононуклеоз и двусторонние перитонзиллярные абсцессы, приводящие к обструкции дыхательных путей.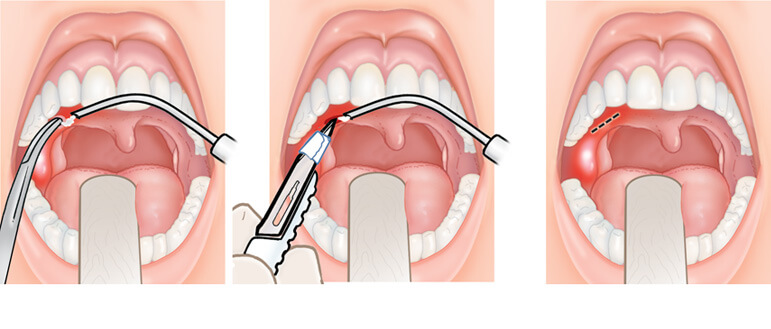 J Laryngol Otol. 1998; 112: 1186–8.
J Laryngol Otol. 1998; 112: 1186–8.
CAS
PubMed
Google ученый
Оскулати А., Фассина Г. Парафарингеальный абсцесс и внезапная смерть. Leg Med. 1999; 1: 34–6.
CAS
Google ученый
Буртнер Д.Д., Гудман М. Анестезиологическое и оперативное лечение потенциальной обструкции верхних дыхательных путей. Арка Отоларингол. 1978; 104: 657–61.
CAS
PubMed
Google ученый
Boon C, Wan Mohamad WE, Mohamad I. Двусторонний перитонзиллярный абсцесс: редкое неотложное состояние. Врач Малайзии Фам. 2018; 13: 41–4.
CAS
PubMed
PubMed Central
Google ученый
Лау СК. Апноэ сна из-за двустороннего перитонзиллярного абсцесса. J Laryngol Otol. 1987; 101: 617–8.
CAS
PubMed
Google ученый
Кесслер А., Лапинский Дж., Сегал С., Беркович М.Двусторонние перитонзиллярные абсцессы: снятие обструкции верхних дыхательных путей с помощью тонзиллэктомии. Isr Med Assoc J. 2003; 5: 126–7.
PubMed
Google ученый
Сяо Х.Дж., Хуан Ю.К., Ся Ш., Ву К.Т., Лин Дж.Дж. Клинические особенности перитонзиллярного абсцесса у детей. Pediatr Neonatol. 2012; 53: 366–70. https://doi.org/10.1016/j.pedneo.2012.08.006.
https://doi.org/10.1016/j.pedneo.2012.08.006.
Артикул
PubMed
Google ученый
Менезес А.С., Рибейро Д.К., Гимараес Дж. Р., Лима А.Ф., Диас Л. Ведение педиатрических перитонзиллярных инфекций и инфекций глубокой шеи — перекрестный ретроспективный анализ. World J Otorhinolaryngol Head Neck Surg. 2019. https://doi.org/10.1016/j.wjorl.2019.04.003.
Артикул
Google ученый
Партасарати В., Снайдер Б., Саддави-Конефка Р. Есть много поводов для подавления: случай эпиглоттита у взрослых с сопутствующим перитонзиллярным абсцессом у пациента с болью в горле.J Emerg Med. 2018; 55: 841–4. https://doi.org/10.1016/j.jemermed.2018.09.017.
Артикул
PubMed
Google ученый
Ито К., Титосе Х., Коганемару М. Четыре случая острого эпиглоттита с перитонзиллярным абсцессом. Auris Nasus Larynx. 2011; 38: 284–8. https://doi.org/10.1016/j.anl.2010.06.004.
Артикул
PubMed
Google ученый
Brandow EC Jr.Немедленная тонзиллэктомия при перитонзиллярном абсцессе. Trans Am Acad Ophthalmol Otolaryngol. 1973; 77: ORL412-6.
Hafidh MA, Sheahan P, Keogh I, Walsh RM. Острый эпиглоттит у взрослых: недавний опыт с 10 случаями. J Laryngol Otol. 2006; 120: 310–3.
CAS
PubMed
Google ученый
Монобе Х., Сузуки С., Накашима М., Тодзима Х., Кага К. Перитонзиллярный абсцесс с поражением парафарингеальных и заглоточных путей: частота возникновения и интраоральный доступ.Acta Otolaryngol Suppl. 2007; 559: 91–4. https://doi.org/10.1080/03655230701597341.
Артикул
Google ученый
Sichel JY, Attal P, Hocwald E, Eliashar R. Новое определение инфекций парафарингеального пространства. Анн Отол Ринол Ларингол. 2006; 115: 117–23.
PubMed
Google ученый
Alaani A, Griffiths H, Minhas SS, Olliff J, Lee AB. Парафарингеальный абсцесс: диагностика, осложнения и лечение у взрослых.Eur Arch Otorhinolaryngol. 2005; 262: 345–50.
CAS
PubMed
Google ученый
Миллар К.Р., Джонсон Д.В., Драммонд Д., Келлнер Д.Д. Подозрение на перитонзиллярный абсцесс у детей. Педиатр Emerg Care. 2007; 23: 431–8.
PubMed
Google ученый
Page C, Chassery G, Boute P, Obongo R, Strunski V. Немедленная тонзиллэктомия: показания для использования в качестве хирургического лечения первой линии перитонзиллярного абсцесса (ангины) и парафарингеального абсцесса.J Laryngol Otol. 2010; 124: 1085–90. https://doi.org/10.1017/S0022215110000903.
CAS
Статья
PubMed
Google ученый
Thapar A, Tassone P, Bhat N, Pfleiderer A. Парафарингеальный абсцесс: опасное для жизни осложнение ангины. Clin Anat. 2008; 21: 23–6.
Парафарингеальный абсцесс: опасное для жизни осложнение ангины. Clin Anat. 2008; 21: 23–6.
PubMed
Google ученый
Klug TE, Fischer AS, Antonsen C, Rusan M, Eskildsen H, Ovesen T.Парафарингеальный абсцесс часто связан с сопутствующим перитонзиллярным абсцессом. Eur Arch Otorhinolaryngol. 2014; 271: 1701–7. https://doi.org/10.1007/s00405-013-2667-x.
Артикул
PubMed
Google ученый
Loewen RR, Conley SF, Post AC. Атипичный путь заражения у подростка с абсцессом глубокого шейного отдела шеи. Педиатр Дент. 1995; 17: 220–3.
CAS
PubMed
Google ученый
Côrte FC, Firmino-Machado J, Moura CP, Spratley J, Santos M. Острые педиатрические инфекции шеи: результаты в семилетней серии. Int J Pediatr Otorhinolaryngol. 2017; 99: 128–34. https://doi.org/10.1016/j.ijporl.2017.05.020.
Артикул
PubMed
Google ученый
Охори Дж., Юти Х., Нагано Х., Умакоши М., Мацузаки Х., Куроно Й. Полезность абсцессной тонзиллэктомии с последующим внутриротовым дренированием парафарингеального абсцесса, сочетающегося с перитонзиллярным абсцессом, у пожилых людей.Auris Nasus Larynx. 2019. https://doi.org/10.1016/j.anl.2019.06.003.
Артикул
PubMed
Google ученый
Кавабата М., Умакоши М., Макисе Т., Мияшита К., Харада М., Нагано Х., Охори Дж., Куроно Ю. Клиническая классификация перитонзиллярного абсцесса на основе компьютерной томографии и показания для немедленной тонзиллэктомии абсцесса. Auris Nasus Larynx. 2016; 43: 182–6. https://doi.org/10.1016/j.anl.2015.09.014.
Артикул
PubMed
Google ученый
Педерсен М.Г., Шильтхауэр О., Виндинг ХР. [Смертельный гнойный рассекающий перитонзиллярный абсцесс]. Ugeskr Laeger. 1984; 146: 586. Датский.
Young MH, Aronoff DM, Engleberg NC. Некротический фасциит: патогенез и лечение. Эксперт Rev Anti Infect Ther. 2005; 3: 279–94.
CAS
PubMed
Google ученый
Гунаратне Д.А., Церос Э.А., Хасан З., Кудпадже А.С., Сурулирадж А., Смит М.К. и др. Некротический фасциит шейки матки: систематический обзор и анализ 1235 зарегистрированных случаев из литературы.Голова Шея. 2018; 40: 2094–102. https://doi.org/10.1002/hed.25184.
Артикул
PubMed
Google ученый
McMahon J, Lowe T, Koppel DA. Некротические инфекции мягких тканей головы и шеи: клинические случаи и обзор литературы. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2003; 95: 30–7.
PubMed
Google ученый
Boninsegna M, Marioni G, Stramare R, Bottin R, Tesei J, de Filippis C, et al.Некротический фасциит шейки матки: необычное осложнение подлинного перитонзиллярного абсцесса. J Отоларингол. 2005; 34: 258–61.
PubMed
Google ученый
Уиллс П.И., Вернон Р.П. мл. Осложнения космических инфекций головы и шеи. Ларингоскоп. 1981; 91: 1129–36.
CAS
PubMed
Google ученый
Тови Ф, Флисс Д.М., Зиркин Х.Дж. Некротические инфекции мягких тканей головы и шеи: клинико-патологическое исследование.Ларингоскоп. 1991; 101: 619–25.
CAS
PubMed
Google ученый
лалвани А.К., Каплан М.Дж. Медиастинальные и грудные осложнения некротического фасциита головы и шеи. Голова Шея. 1991; 13: 531-9.
Грейнвальд Дж. Х. младший, Уилсон Дж. Ф., Хаггерти П. Г.. Перитонзиллярный абсцесс: маловероятная причина некротического фасциита. Анн Отол Ринол Ларингол. 1995; 104: 133–7.
PubMed
Google ученый
Скотт П.М., Диллон Р.С., Макдональд ПиДжей. Некротический фасциит и тонзиллит шейки матки. J Laryngol Otol. 1994; 108: 435–7.
CAS
PubMed
Google ученый
Джексон Б.С., Спроут Дж. Э. Некротический фасциит головы и шеи с внутригрудным расширением. J Отоларингол. 1995; 24: 60–3.
CAS
PubMed
Google ученый
Хадфилд П.Дж., Мотамед М., Гловер Г.В.Синергетический некротический целлюлит, вызванный перитонзиллярным абсцессом. J Laryngol Otol. 1996; 110: 887–90.
CAS
PubMed
Google ученый
Сафак М.А., Хаберал И., Килич Д., Гечмен Х. Некротический фасциит, вторичный по отношению к перитонзиллярному абсцессу: новый случай и обзор восьми предыдущих случаев. Ухо Нос Горло J. 2001; 80 (824–30): 833.
Google ученый
Майзель Р., Карлен Р. Некротический фасциит шейки матки. Ларингоскоп. 1994; 104: 795–8.
CAS
PubMed
Google ученый
Скитарелич Н., Младина Р., Матулич З., Ковачич М. Некротический фасциит после перитонзиллярного абсцесса у иммунокомпетентного пациента. J Laryngol Otol. 1999. 113: 759–61.
PubMed
Google ученый
Djupesland PG. Некротический фасцит головы и шеи — сообщение о трех случаях и обзор литературы.Acta Otolaryngol Suppl. 2000; 543: 186–9.
CAS
PubMed
Google ученый
Гольденберг Д., Гольц А., Нетцер А., Лен-Гольденберг Р., Иоахим Х.З. Синергетический некротический целлюлит как осложнение перитонзиллярного абсцесса. Am J Otolaryngol. 2001; 22: 415–9.
CAS
PubMed
Google ученый
Losanoff JE, Missavage AE. Запущенный перитонзиллярный абсцесс, приводящий к некротической инфекции мягких тканей шеи и грудной стенки.Int J Clin Pract. 2005; 59: 1476–8.
CAS
PubMed
Google ученый
Bono G, Argo A, Zerbo S, Triolo V, Procaccianti P. Некротический фасциит шейки матки и нисходящий некротический медиастинит у пациента с запущенным перитонзиллярным абсцессом: случай врачебной халатности. J Forensic Leg Med. 2008; 15: 391–4. https://doi.org/10.1016/j.jflm.2007.12.008.
Артикул
PubMed
Google ученый
Андрес Х.Т., Хирт Р., Статц К., Книппинг С. Некротический фасциит, вызванный перитонзиллярным абсцессом. HNO. 2013; 61: 510–5. https://doi.org/10.1007/s00106-012-2582-2.
CAS
Статья
PubMed
Google ученый
Вольф Х., Русан М., Ламбертсен К., Овесен Т. Некротический фасциит головы и шеи. Голова Шея. 2010. 32: 1592–6. https://doi.org/10.1002/hed.21367.
Артикул
PubMed
Google ученый
Нильсен Х.У., Расмуссен Н. [Некротический фасциит]. Ugeskr Laeger. 2000; 162: 1745-7. Датский.
Хорват Т., Хорват Б., Варга З., Ликтор Б. Младший, Сабадка Н., Чако Л. и др. Тяжелые инфекции шеи, требующие широкого наружного дренажа: клинический анализ 17 последовательных случаев. Eur Arch Otorhinolaryngol. 2015; 272: 3469–74. https://doi.org/10.1007/s00405-014-3367-x.
Артикул
PubMed
Google ученый
Krenk L, Nielsen HU, Christensen ME. Некротический фасциит в области головы и шеи: анализ эффективности стандартного лечения. Eur Arch Otorhinolaryngol. 2007; 264: 917–22.
PubMed
Google ученый
Вайд Н., Котадия А., Патки С., Канхере Х. Некротический фасциит шеи. Индийская J Otolaryngol Head Neck Surg. 2002; 54: 143–5.
PubMed
PubMed Central
Google ученый
Флорес К.Э., Мэтьюз М.Р., Карузо Д.М., Фостер К.Н., Строшейн М. Редкий случай перитонзиллярного абсцесса, приводящего к некротическому фасцииту шейки матки. Отоларингол Case Rep. 2017; 5: 1–5.
Google ученый
Вениг Б.Л., Шиковиц М.Дж., Абрамсон А.Л. Некротический фасциит как летальное осложнение перитонзиллярного абсцесса. Ларингоскоп. 1984; 94: 1576–9.
CAS
PubMed
Google ученый
Браун Л., Ю Дж., Ши К. Редкий случай инфекции пространства шеи из перитонзиллярного абсцесса. Otolaryngol Head Neck Surg. 2017; 157: 1 Дополнение 1 (P195).
Бурстин П. Двусторонние перитонзиллярные и парафарингеальные абсцессы с шейно-некротическим фасциитом. Aus J Otolaryngol. 1999; 3: 342–5.
Google ученый
Ирани Б.С., Мартин-Хирш Д., Ланниган Ф. Инфекция шейных пространств: современное осложнение.J Laryngol Otol. 1992; 106: 455–8. https://doi.org/10.1017/s0022215100119826.
CAS
Статья
PubMed
Google ученый
Бово Р., Бариллари М.Р., Мартини А. Обследование при выписке из больницы 4199 перитонзиллярных абсцессов в регионе Венето: каков риск рецидива и осложнений без тонзиллэктомии? Eur Arch Otorhinolaryngol. 2016; 273: 225–30. https://doi.org/10.1007/s00405-014-3454-z.
CAS
Статья
PubMed
Google ученый
Roccia F, Pecorari GC, Oliaro A и др. Десять лет нисходящего некротического медиастинита: ведение 23 случаев. J Oral Maxillofac Surg. 2007; 65: 1716–24.
PubMed
Google ученый
Marty-Ané CH, Berthet JP, Alric P, Pegis JD, Rouvière P, Mary H. Лечение нисходящего некротического медиастинита: агрессивное лечение агрессивного заболевания. Ann Thorac Surg. 1999; 68: 212–7.
PubMed
Google ученый
Freeman RK, Vallières E, Verrier ED, Karmy-Jones R, Wood DE. Нисходящий некротический медиастинит: анализ влияния серийной хирургической обработки раны на смертность пациентов. J Thorac Cardiovasc Surg. 2000; 119: 260–7.
CAS
PubMed
Google ученый
Папалия Е., Рена О., Олиаро А., Кавалло А., Джоббе Р., Касадио С. и др. Нисходящий некротический медиастинит: хирургическое лечение. Eur J Cardiothorac Surg. 2001; 20: 739–42.
CAS
PubMed
Google ученый
Makeieff M, Gresillon N, Berthet JP, Garrel R, Crampette L, Marty-Ane C, Guerrier B. Управление нисходящим некротическим медиастинитом. Ларингоскоп. 2004. 114: 772–5.
PubMed
Google ученый
Мора Р., Янковска Б., Катрамбоне У, Пассали Г.К., Мора Ф., Леонсини Дж., Пассали Ф.М., Барбьери М. Нисходящий некротический медиастинит: десятилетний опыт.Ухо, горло, нос, J. 2004; 83 (774): 776–80.
Google ученый
Civen R, Väisänen ML, Finegold SM. Перитонзиллярный абсцесс, заглоточный абсцесс, медиастинит и неклостридиальный анаэробный мионекроз: клинический случай. Clin Infect Dis. 1993; 16 (Приложение 4): S299–303.
PubMed
Google ученый
Alsoub H, Chacko KC. Нисходящий некротический медиастинит.Postgrad Med J. 1995; 71: 98–101.
CAS
PubMed
PubMed Central
Google ученый
Санчо Л.М., Минамото Х., Фернандес А., Сеннес Л.Ю., Джатене Ф. Б. Нисходящий некротический медиастинит: ретроспективный хирургический опыт. Eur J Cardiothorac Surg. 1999; 16: 200–5.
CAS
PubMed
Google ученый
Лаутерманн Дж., Ленердт Дж., Бейдерлинден М., Судхофф Х.Инфекции глубоких шейных пространств с сопутствующим медиастинитом. Ларингориноотология. 2005; 84: 171–5.
CAS
PubMed
Google ученый
Михос П.Т., Гакидис И., Потарис К., Статопулу С. Тонзиллит, нисходящий некротический медиастинит и другой дренаж шеи. Am J Otolaryngol. 2006; 27: 341–3.
PubMed
Google ученый
Коллин Дж., Бизли Н.Тонзиллит до медиастинита. J Laryngol Otol. 2006; 120: 963–6.
CAS
PubMed
Google ученый
Sandner A, Börgermann J, Kösling S, Bloching MB. Нисходящий некротический медиастинит », вызванный глубокими инфекциями шеи. Заболеваемость и лечение. HNO. 2006; 54: 861–7.
CAS
PubMed
Google ученый
Кинзер С., Майер В., Риддер Дж. Перитонзиллярный абсцесс: опасное для жизни заболевание — диагностические и терапевтические аспекты.Ларингориноотология. 2007. 86: 371–5.
CAS
PubMed
Google ученый
Geerts JW, van Driel EM, Janssen MJ. Нисходящий медиастинит при вирусной инфекции Эпштейна-Барра. J Clin Microbiol. 2015; 53: 1781–2. https://doi.org/10.1128/JCM.03578-14.
CAS
Статья
PubMed
PubMed Central
Google ученый
De Freitas RP, Fahy CP, Brooker DS, Primrose WJ, McManus KG, McGuigan JA, et al.Нисходящий некротический медиастинит: безопасный алгоритм лечения. Eur Arch Otorhinolaryngol. 2007; 264: 181–7.
PubMed
Google ученый
Вурал Ф.С., Гирдвуд Р.В., Патель А.Р., Зигириадис Э. Нисходящий медиастинит. Asian Cardiovasc Thorac Ann. 2012; 20: 304–7. https://doi.org/10.1177/0218492311434088.
Артикул
PubMed
Google ученый
Пальма Д.М., Джулиано С., Краккиоло А.Н., Фальконе М., Чеккарелли Дж., Тетамо Р. и др.Клинические особенности и исходы пациентов с нисходящим некротическим медиастинитом: проспективный анализ 34 случаев. Инфекционное заболевание. 2016; 44: 77–84. https://doi.org/10.1007/s15010-015-0838-y.
Артикул
PubMed
Google ученый
Мистос П., Катсарагакис С., Какарис С., Теодору Д., Скоттис И. Нисходящий некротический передний медиастинит: анализ выживаемости и методы хирургического лечения. J Oral Maxillofac Surg. 2007; 65: 635–9.
PubMed
Google ученый
Михос П., Потарис К., Гакидис И., Пападакис Д., Раллис Г. Ведение нисходящего некротического медиастинита. J Oral Maxillofac Surg. 2004; 62: 966–72.
PubMed
Google ученый
Кордеро Л., Торре В., Фрейре Д. Нисходящий некротический медиастинит и респираторный дистресс-синдром, леченные агрессивным хирургическим лечением.J Cardiovasc Surg. 1996; 37: 87–8.
CAS
Google ученый
Zgheib A, el Allaf D, Demonty J, Rorive G. Внутригрудные инфекции с бактериемией, вызванной Eikenella corrodens, как осложнение перитонзиллярных абсцессов: отчет о случае и обзор литературы. Acta Clin Belg. 1992; 47: 124–8.
CAS
PubMed
Google ученый
Лакшмипати Г., Махендра Н., Кумар В.Необычное осложнение ангины. Индийская J Otolaryngol Head Neck Surg. 2003; 55: 289–91. https://doi.org/10.1007/BF02992443.
CAS
Статья
PubMed
PubMed Central
Google ученый
Nielsen TR, Clement F, Andreassen UK. Медиастинит — редкое осложнение перитонзиллярного абсцесса. J Laryngol Otol. 1996. 110: 175–6.
CAS
PubMed
Google ученый
Сокути М., Незафати С. Нисходящий некротический медиастинит ротоглоточных инфекций. J Dent Res Dent Clin Dent Перспективы. 2009; 3: 82–5. https://doi.org/10.5681/joddd.2009.021.
Артикул
PubMed
PubMed Central
Google ученый
Endo S, Murayama F, Hasegawa T., Yamamoto S, Yamaguchi T., Sohara Y, et al. Рекомендации по хирургическому лечению при распространении нисходящего некротического медиастинита. Jpn J Thorac Cardiovasc Surg.1999; 47: 14–9.
CAS
PubMed
Google ученый
Iyer AP, Kugathasan G, Prabha R, Malik P, Kuteyi O, Larbalestier R. Нисходящий медиастинит, управляемый стернотомией, тауролидином и отсроченным закрытием. Asian Cardiovasc Thorac Ann. 2013; 21: 612–4. https://doi.org/10.1177/0218492312459045.
Артикул
PubMed
Google ученый
Вахаб Д., Бичард Дж., Шах А., Манн Б.Просто боль в горле? Необычные причины серьезных респираторных заболеваний. BMJ Case Rep. 2013. https://doi.org/10.1136/bcr-2013-008739.
Артикул
PubMed
PubMed Central
Google ученый
Манеке Г.Р., Маргуб С., Финзель К.С., Мэдофф, округ Колумбия, Кихано И.Х., Попперс П.Дж. Катастрофическое каудальное распространение перитонзиллярного абсцесса: история болезни. Анестезиология. 1999; 91: 1956-8.
PubMed
Google ученый
Асрар Л., Раза С.С., Али С., Мохаммад Р., Хан С. Сегментарный коллапс нижней доли левого легкого, связанный с медиастинитом, вторичным по отношению к парафарингеальному абсцессу и ангине. J Отоларингол. 2004; 33: 260–3.
PubMed
Google ученый
Gallo O, Deganello A, Meccariello G, Spina R, Peris A. Закрытие с помощью вакуума для лечения абсцессов шеи, затрагивающих средостение. Ларингоскоп. 2012; 122: 785–8. https://doi.org/10.1002/lary.22403.
Статья
PubMed
Google ученый
Корстен MJ, Shamji FM, Odell PF, Frederico JA, Laframboise GG, Reid KR, Vallieres E, Matzinger F. Оптимальное лечение нисходящего некротизирующего медиастинита. Грудная клетка. 1997. 52: 702–8.
CAS
PubMed
PubMed Central
Google ученый
Накамура Ю., Мацумура А., Кацура Х., Сакагути М., Ито Н., Китахара Н. и др.Успешный видеоторакоскопический дренаж при нисходящем некротическом медиастините. Gen Thorac Cardiovasc Surg. 2009; 57: 111–5. https://doi.org/10.1007/s11748-008-0328-6.
Артикул
PubMed
Google ученый
Чо Дж.С., Ким Ю.Д., Хосок И., Ли С.К., Чон Й.Дж. Лечение медиастинита с помощью видеоторакоскопической хирургии. Eur J Кардио-торакальная хирургия. 2008. 4 (3): 520–4.
Google ученый
Андерсон А.Р., Гилл П., Мур Дж., Телфер М.Р. Пиоторакс в результате перитонзиллярного абсцесса. Int J Clin Pract. 2010; 64: 105–6. https://doi.org/10.1111/j.1742-1241.2006.00883.x.
CAS
Статья
PubMed
Google ученый
Сакаи Т., Мацутани Н., Ито К., Мочики М., Минеда Дж., Шираи С. и др. Глубокий шейный и паратрахеальный дренаж при нисходящем некротическом медиастините. Азиатские кардиовы Тор Анналы. 2020; 28: 29–32.
Google ученый
Яник Ф., Карамустафаоглу Ю.А., Йорук Ю. Ведение тяжелого инфекционного заболевания: нисходящего некротического медиастинита. J Inf Счетчик Развития. 2018; 12: 748–54.
Google ученый
Гарино Дж. П., Райан Т. Дж. Каротидное кровоизлияние: осложнение перитонзиллярного абсцесса. Am J Emerg Med. 1987. 5: 220–3.
CAS
PubMed
Google ученый
Blum DJ, McCaffrey TV. Септический некроз внутренней сонной артерии: осложнение перитонзиллярного абсцесса. Otolaryngol Head Neck Surg. 1983; 91 (2): 114–8.
CAS
PubMed
Google ученый
da Silva PS, Waisberg DR. Псевдоаневризма внутренней сонной артерии с опасным для жизни носовым кровотечением как осложнение инфекции глубокого шейного отдела шеи. Педиатр Emerg Care. 2011; 27: 422–4. https://doi.org/10.1097/PEC.0b013e3182187539.
Артикул
PubMed
Google ученый
Kleemann D, Dinsel S, Radtke A. Микотическая аневризма внутренней сонной артерии. Ларингориноотология. 2008; 87: 878–81. https://doi.org/10.1055/s-2008-1077388.
CAS
Статья
PubMed
Google ученый
Стивенс Х. Сосудистое осложнение инфекции шейного отдела шеи: клинический случай и обзор литературы.J Отоларингол. 1990; 19: 206–10.
CAS
PubMed
Google ученый
Конрад Р., Крокенбергер М., Хуфен В., Хардер Т. Псевдоаневризма внутренней сонной артерии после перитонзиллярного абсцесса. Aktuelle Radiol. 1994; 4: 109–11.
CAS
PubMed
Google ученый
Mootz W, Bleif H. Аневризма внутренней сонной артерии после перитонзиллярного абсцесса (перевод автора).HNO. 1980; 28: 197–200.
CAS
PubMed
Google ученый
Рейсс М., Рейсс Г. Необычные осложнения двустороннего перитонзиллярного абсцесса. Praxis. 1999; 88: 1404–6.
CAS
PubMed
Google ученый
Hidaka H, Ishida E, Suzuki T., Matsutani S, Kobayashi T, Takahashi S. Необычное парафарингеальное расширение перитонзиллярного абсцесса до жевательного пространства: успешно дренировано экстраоральным и внутриротовым эндоскопическим доступом.Анн Отол Ринол Ларингол. 2014; 123: 333–7. https://doi.org/10.1177/0003489414526360.
Артикул
PubMed
Google ученый
Риордан Т. Инфекция человека Fusobacterium necrophorum (некробациллез) с акцентом на синдром Лемьера. Clin Microbiol Rev.2007; 20: 622–59.
CAS
PubMed
PubMed Central
Google ученый
Seidenfeld SM, Sutker WL, Luby JP.Септицемия Fusobacterium necrophorum после инфекции ротоглотки. ДЖАМА. 1982; 248: 1348–50.
CAS
PubMed
Google ученый
Эшер Р., Хальтмайер С., фон Штайгер Н., Датли А.Е., Арнольд А., Кикут Р., Шиманн Ю. Продвинутый синдром Лемьера, требующий хирургического вмешательства. Инфекционное заболевание. 2008. 36: 495–6. https://doi.org/10.1007/s15010-008-8216-7.
CAS
Статья
PubMed
Google ученый
Righini CA, Karkas A, Tourniaire R, N’Gouan JM, Schmerber S, Reyt E, et al. Синдром Лемьера: исследование 11 случаев и обзор литературы. Голова Шея. 2014; 36: 1044–51. https://doi.org/10.1002/hed.23410.
Артикул
PubMed
Google ученый
Куппалли К., Ливорси Д., Талати Н.Дж., Осборн М. Синдром Лемьера, вызванный Fusobacterium necrophorum. Lancet Infect Dis. 2012; 12: 808–15. https://doi.org/10.1016/S1473-3099(12)70089-0.
Артикул
PubMed
Google ученый
Холм К., Свенссон П.Дж., Расмуссен М. Инвазивные инфекции Fusobacterium necrophorum и синдром Лемьера: роль тромбофилии и ВЭБ. Eur J Clin Microbiol Infect Dis. 2015; 34: 2199–207. https://doi.org/10.1007/s10096-015-2469-8.
CAS
Статья
PubMed
Google ученый
Ребело Дж., Наян С., Чунг К., Фулфорд М., Чан А., Соммер Д.Д.Для антикоагуляции? Противоречие в лечении тромботических осложнений инфекций головы и шеи. Int J Pediatr Otorhinolaryngol. 2016; 88: 129–35. https://doi.org/10.1016/j.ijporl.2016.06.013.
Артикул
PubMed
Google ученый
Дэвид Х. 21-летний мужчина с лихорадкой и болями в животе после недавнего дренирования перитонзиллярного абсцесса. Am J Emerg Med. 2009; 27 (515): e3–4. https://doi.org/10.1016/j.ajem.2008.07.043.
Артикул
Google ученый
Вестаут Ф., Хассо А., Джалили М., Афгани Б., Армстронг В., Нвагву С. и др. Синдром Лемьера, осложненный тромбозом кавернозного синуса, развитием субдуральных эмпием и сужением внутренней сонной артерии без инфаркта мозга. J Neurosurg. 2007; 106: 53–6.
PubMed
Google ученый
Такеда К., Кензака Т., Морита Ю., Куроки С., Кадзи Э.Редкий случай синдрома Лемьера, вызванного Porphyromonas asaccharolytica. Инфекционное заболевание. 2013; 41: 889–92. https://doi.org/10.1007/s15010-013-0421-3.
CAS
Статья
PubMed
Google ученый
Накаяма М., Табучи К., Номура М., Мурашита Х., Комено М., Ямагути Т. и др. Тромбофлебит головы и шеи: сообщение о двух случаях. Auris Nasus Larynx. 2010; 37: 651–5. https://doi.org/10.1016/j.anl.2009.12.006.
Артикул
PubMed
Google ученый
Джонс С., Шива TM, Сеймур Ф. К., О’Рейли Б.Дж. Синдром Лемьера, проявляющийся перитонзиллярным абсцессом и параличом VI черепного нерва. J Laryngol Otol. 2006; 120: 502–4.
CAS
PubMed
Google ученый
Рэджио Б.С., Грант М.С., Родригес К., Крипе П.Дж. Неонатальный синдром Лемьера: самый молодой зарегистрированный случай и обзор литературы. Clin Pediatr. 2018; 57: 294–9. https://doi.org/10.1177/0009922817721156.
Артикул
Google ученый
Риджуэй Дж. М., Парих Д. А., Райт Р., Холден П., Армстронг В., Камилон Ф. и др. Синдром Лемьера: серия детских случаев и обзор литературы. Am J Otolaryngol. 2010; 31: 38–45. https://doi.org/10.1016/j.amjoto.2008.09.006.
Артикул
PubMed
Google ученый
Weeks DF, Katz DS, Saxon P, Kubal WS. Синдром Лемьера: отчет о пяти новых случаях и обзор литературы. Emerg Radiol. 2010; 17: 323–8. https://doi.org/10.1007 / s10140-010-0858-у.
Артикул
PubMed
Google ученый
Эренфрид Бертельсен Р., Синдром Хайна Л. Лемьера после перитонзиллярного абсцесса. Ugeskr Laeger. 2012; 174: 1534–5.
PubMed
Google ученый
Gutzeit A, Roos JE, Portocarrero-Fäh B, Reischauer C, Claas L, Gassmann K, et al. Дифференциальный диагноз синдрома Лемьера у пациента с острым парезом отводящего и глазодвигательного нервов.Корейский J Ophthalmol. 2013; 27: 219–23. https://doi.org/10.3341/kjo.2013.27.3.219.
Артикул
PubMed
PubMed Central
Google ученый
Ледоховски С., Фрейше М., Кошелек Ф, Фриггери А. Синдром Лемьера: когда контралатеральный тромбоз вызывает споры. Intensive Care Med. 2015; 41: 329–30. https://doi.org/10.1007/s00134-014-3511-5.
CAS
Статья
PubMed
Google ученый
Альперштейн А., Фертиг Р.М., Фельдман М., Уотфорд Д., Нистром С., Делва Г. и др. Септический тромбофлебит внутренней яремной вены, случай синдрома Лемьера. Непреодолимый редкий диск Res. 2017; 6: 137–40. https://doi.org/10.5582/irdr.2017.01021.
Артикул
PubMed
PubMed Central
Google ученый
Эдельман К., Педрам С., Гриннан Д. Синдром Лемьера, вызванный arcanobacterium haemolyticum: клинический случай. Грудная инфекция.2017. https://doi.org/10.1378/chest.1383657.
Артикул
Google ученый
Кота Д., Зи Дж. Смертельное осложнение заглоточного абсцесса. Crit Care Med. 2016; 44: 12. https://doi.org/10.1097/01.ccm.0000510665.36211.20.
Артикул
Google ученый
Хагельшер Кристенсен Л., Синдром Праг Дж. Лемьера и другие диссеминированные инфекции Fusobacterium necrophorum в Дании: проспективное эпидемиологическое и клиническое исследование.Eur J Clin Microbiol Infect Dis. 2008. 27: 779–89. https://doi.org/10.1007/s10096-008-0496-4.
CAS
Статья
PubMed
PubMed Central
Google ученый
Weesner CL, Cisek JE. Синдром Лемьера: забытая болезнь. Ann Emerg Med. 1993; 22: 256–8.
CAS
PubMed
Google ученый
Hansberry DR, D´Angelo M, Prabhu AV, White MD, Tilwa S, Li Z et al.Синдром Лемьера: острая ротоглоточная инфекция, приводящая к септическому тромбофлебиту внутренней яремной вены с легочной септической эмболой. Междисциплинарный нейрохирург. 2000; 100573.
Зеа-Эрнандес Дж., Аренс Р. Редкий случай синдрома Лемьера, вызванного prevotella oris. Am J Resp Crit Care Med. 2015; 191 MeetingAbstracts.
Шуберт А.Д., Хотц М.А., Каверсаччо, доктор медицины, Арнольд А. Септический тромбоз внутренней яремной вены: снова о синдроме Лемьера.Ларингоскоп. 2015; 125: 863–8.
PubMed
Google ученый
Джейкобс Р., Токлу Б. Синдром Лемьера: напоминание о «забытой болезни». J Gen Int Med. 2012; 27 (2): S450-S451.
Google ученый
Мелес К., Хопкинс А., Ратор М. Обзор ретроспективной карты случаев синдрома Лемьера в детской больнице третичного уровня. J Invest Med. 2012; 60: 371–2.
Google ученый
Чиркоп К., Маллиа М., Аквилина Дж. Редкие презентации «Забытой болезни». J Neurol. 2011; 258 (1): S245.
Google ученый
Klug TE, Henriksen JJ, Fuursted K, Ovesen T. Значимые патогены в перитонзиллярных абсцессах. Eur J Clin Microbiol Infect Dis. 2011; 30: 619–27.
CAS
PubMed
Google ученый
Klug TE, Rusan M, Fuursted K, Ovesen T, Jorgensen AW. Систематический обзор острого тонзиллита с положительным результатом на Fusobacterium necrophorum: распространенность, методы выявления, характеристики пациентов и полезность Centor Score. Eur J Clin Microbiol Infect Dis. 2016; 35: 1903–12.
CAS
PubMed
Google ученый
Шах С., Шах К., Яламанчий К. Редкий случай бактериемии fusobacterium necrophorum на фоне ангины.Criti Care Med. 2016. https://doi.org/10.1097/10.ccm.0000510461.43450.2d.
Артикул
Google ученый
Halfman C, Joslin J. Fusobacterium necrophum без септического тромбофлебита. Crit Care Med. 2016. https://doi.org/10.1097/01.ccm.0000510447.95922.2a.
Артикул
Google ученый
Pericleous A, Wilkinson S, Gerrish A, Daniel M. Перитонзиллярный абсцесс у младенца с врожденной недостаточностью костного мозга.Int J Pediatr Otorhinolaryngol. 2019; 124: 200–2. https://doi.org/10.1016/j.ijporl.2019.05.037.
Артикул
PubMed
Google ученый
Ямада К., Хашимото К., Цубокава Т., Таширо К., Омура С., Танигучи Т., Шибата К. Дыхательная недостаточность, вызванная массивным плевральным выпотом у пациента с глубоким абсцессом шеи. Дж. Анест. 2004; 18: 48–50.
PubMed
Google ученый
Oleske JM, Starr SE, Nahmias AJ. Осложнения перитонзиллярного абсцесса, вызванные Fusobacterium necrophorum. Педиатрия. 1976; 57: 570–1.
CAS
PubMed
Google ученый
Диксон Р.И., Робертс Ф.Дж., Фредерик Ф.Дж. Смертельный миокардит, связанный с перитонзиллярным абсцессом. Ларингоскоп. 1983; 93: 565–7.
CAS
PubMed
Google ученый
Dressler J, Berberich A, Hüttenbrink KB, Müller E.Панкардит как причина смерти после тонзиллэктомии абсцесса. Ларингориноотология. 2004. 83: 593–6.
CAS
PubMed
Google ученый
Лау М.Дж., Шеной А. Случай инфекционного эндокардита, вызванного Streptococcus constellatus. Am J Resp Crit Care Med. 2018; 197: Тезисы собраний.
Санкарараман С., Риэль-Ромеро Р.М., Гонсалес-Толедо Э. Абсцесс мозга из перитонзиллярного абсцесса у иммунокомпетентного ребенка: отчет о болезни и обзор литературы.Pediatr Neurol. 2012; 47: 451–4. https://doi.org/10.1016/j.pediatrneurol.2012.08.014.
Артикул
PubMed
Google ученый
Araz Server E, Onerci Celebi O, Hamit B, Yigit O. Редкое осложнение тонзиллита: септический артрит височно-нижнечелюстного сустава. Int J Oral Maxillofac Surg. 2017; 46: 1118–20. https://doi.org/10.1016/j.ijom.2017.04.007.
CAS
Статья
PubMed
Google ученый
Mazur E, Czerwińska E, Grochowalska A, Kozioł-Montewka M. Сопутствующий перитонзиллярный абсцесс и постстрептококковый реактивный артрит, осложняющий острый стрептококковый тонзиллит у молодого здорового взрослого человека: клинический случай. BMC Infect Dis. 2015; 15:50. https://doi.org/10.1186/s12879-015-0780-8.
Артикул
PubMed
PubMed Central
Google ученый
Аллинг М., Клуг Т.Э. Синдром стрептококкового токсического шока, осложняющий перитонзиллярный абсцесс.Заразить Dis. 2015; 47: 101–3. https://doi.org/10.3109/00365548.2014.961543.
Артикул
Google ученый
Рави К.В., Брукс-младший. Перитонзиллярный абсцесс — необычное проявление болезни Кавасаки. J Laryngol Otol. 1997; 111: 73–4.
CAS
PubMed
Google ученый
Rothfield RE, Arriaga MA, Felder H. Перитонзиллярный абсцесс при болезни Кавасаки.Int J Pediatr Otorhinolaryngol. 1990; 20: 73–9.
CAS
PubMed
Google ученый
Пасси В. Патогенез перитонзиллярного абсцесса. Ларингоскоп. 1994; 104: 185–90.
CAS
PubMed
Google ученый
Корделук С., Новак Л., Путерман М., Краус М., Джошуа Б.З. Связь перитонзиллярной инфекции и острого тонзиллита: миф или реальность? Otolaryngol Head Neck Surg.2011; 145: 940–5.
PubMed
Google ученый
Перитонзиллярный абсцесс | Британский стоматологический журнал
Сэр, чтение BDJ писем на Неожиданная ангина ( BDJ 2007; 203 : 227) напомнило мне о недавнем событии.
61-летний мужчина был направлен своим терапевтом для исследования боли якобы зубного происхождения в правой части горла.Боль началась неделю назад, и глотание стало очень болезненным. Лечащий врач прописал коамоксиклав, который не повлиял на боль.
При осмотре опухоли не было, но было ясно, что пациент испытывает умеренный или сильный дискомфорт. Вокруг мягкого неба была покрасневшая область, переходящая вниз по зеву к ретромолярной области правой нижней челюсти. Оказалось, что это распространяется вниз по язычной стороне нижней челюсти. С стоматологической точки зрения подозрений не было, однако я запросил минимальное количество DPT для правого секстанта и посоветовал пациенту тем временем продолжать прием коамоксиклава.Я советовал ему и его жене о возможности поражения горла и опасаться стридора.
DPT был безрезультатным, и ничего аномального не было обнаружено. Когда я связался с пациентом, мне сказали, что ему комфортно и что боль утихает. Я посоветовал ему сохранять бдительность и вернуться через семь дней для проверки или раньше, если это повторится.
Два дня спустя со мной связался дежурный врач A&E и спросил мое мнение. Пациент обнаружил сильную боль в той же области, но врач не мог ее объяснить.Стридора нет, но та же область теперь опухла и покраснела.
Я осмотрел пациента и заметил, что остаточная ткань миндалин на латеральном крае языка покраснела, а остальная часть правой стороны зева слегка опухла, но не указывала. Он был мягким и довольно колеблющимся на ощупь, а не твердой припухлостью, которую можно увидеть при целлюлите. Решила осушить область, но на разрезе гноя не оказалось, просто кровотечение нормальное.
Из-за того, что он явно находился в тяжелом состоянии и имел проблемы с питьем, я направил его прямо в больницу Рейгмор в Инвернессе с дифференциальным диагнозом «ангина».Это подтвердили ЛОР-хирурги и успешно лечили с помощью внутривенного введения антибиотиков.
Интересно отметить, что хирурги ЛОР сначала отказывались верить, что это был дантист, который диагностировал проблему, и продолжали спрашивать пациента, как зовут обращающегося «доктора».
Этот эпизод подчеркивает тот факт, что «ангина» или перитонзиллярный абсцесс — это не только потенциальная проблема молодых людей с активными миндалинами, но и может повторяться у зрелого пациента через остаточную ткань миндалин в зеве и язычных областях.Он может возникать de novo и проявляться как проблема с умеренной или сильной болью, с отеком, лихорадкой, недомоганием и головной болью, а также охриплостью, описываемой как «горячий картофельный голос». Могут быть вовлечены югуло-желудочные узлы, но этот случай был полностью локализован в области инфекции. Диагноз может быть легко отклонен как простой «вид горла», но если симптомы сохраняются или повторяются, тогда перитонзиллярный абсцесс следует рассматривать как потенциальный диагноз.
Информация об авторе
Принадлежности
Остров Скай
D.Монахи
Об этой статье
Цитируйте эту статью
Монахи, D. Перитонзиллярный абсцесс.
Br Dent J 203, 559 (2007). https://doi.org/10.1038/bdj.2007.1058
Ссылка для скачивания
Перитонзиллярный абсцесс не всегда может быть осложнением острого тонзиллита: проспективное когортное исследование
Abstract
Настоящее исследование направлено на уточнение диагностики перитонзиллярных абсцессов (ПТА) и выяснение роли малых слюнных желез.В это проспективное когортное исследование вошли 112 пациентов с острым тонзиллитом (AT) и PTA, набранных в отделении неотложной помощи больницы третичного уровня в период с февраля по октябрь 2017 года. Все пациенты заполнили анкету, касающуюся их текущего заболевания. Были проанализированы уровни амилазы (S-амил) и С-реактивного белка (S-CRP) в сыворотке крови, результаты исследования миндалин, а также образцы аспирата гноя и посевы из горла. У восьми из 58 пациентов с ПТА (13,8%) не было признаков инфекции миндалин. Отсутствие эритемы миндалин и экссудата было связано с низким уровнем S-CRP (p <0.001) и старшего возраста (p <0,001). Мы также наблюдали обратную корреляцию между уровнями S-амила и S-CRP (AT, r = -0,519; PTA, r = -0,353). Таким образом, мы наблюдали группу пациентов с ПТА без признаков инфекции миндалин, у которых уровень S-CRP был значительно ниже, чем у других пациентов с ПТА. Эти данные подтверждают, что ПТА может быть вызвана иной этиологией, чем AT. Вариации уровней S-амила и отрицательная корреляция между уровнями S-амила и S-CRP могут указывать на то, что второстепенные слюнные железы участвуют в развитии PTA.
Образец цитирования: Sanmark E, Wikstén J, Välimaa H, Aaltonen L-M, Ilmarinen T, Blomgren K (2020) Перитонзиллярный абсцесс не всегда может быть осложнением острого тонзиллита: проспективное когортное исследование. PLoS ONE 15 (4):
e0228122.
https://doi.org/10.1371/journal.pone.0228122
Редактор: Хорхе Спратли, Медицинский факультет Университета Порту, ПОРТУГАЛИЯ
Поступила: 7 января 2020 г .; Дата принятия: 9 марта 2020 г .; Опубликовано: 3 апреля 2020 г.
Авторские права: © 2020 Sanmark et al.Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии указания автора и источника.
Доступность данных: Все соответствующие данные находятся в рукописи и ее файлах с вспомогательной информацией.
Финансирование: Эта работа была поддержана финским фондом ORL-HNS для ES; Основание памяти Доротеи Оливии, Карла Вальтера и Ярла Вальтера Перклен (201700022) для ES; и Исследовательский фонд больниц Хельсинкского университета — KB.
Конкурирующие интересы: Авторы заявили, что никаких конкурирующих интересов не существует.
Сокращения:
ПТА,
Паратонзиллярный абсцесс; В,
острый тонзиллит; ГАЗ,
Стрептококк группы А; FN,
Fusobacterium necrophorum ; SAG,
Streptococcus anginosus группы; Я БЫ,
разрез и дренаж
Введение
Острый тонзиллит (АТ) — это широко распространенная инфекция, которая вызывает большое количество консультаций.Перитонзиллярный абсцесс (ПТА) является наиболее распространенной инфекцией глубоких отделов головы и шеи с частотой 10–41 / 100 000 [1–5] и традиционно считается гнойным осложнением АТ, но существует доказательство связи между ними. неуверенный. PTA может появиться после тонзиллэктомии (TE) без остатков миндалин, как Windfuhr et al. продемонстрировано, и сезонная заболеваемость этими двумя объектами не соответствует симметричной модели [1, 6–8]. В течение последних трех десятилетий предполагалось, что PTA не обязательно возникает из-за AT, а является следствием плохого состояния зубов, курения и дисфункции слюны.Предполагается, что мелкие слюнные железы играют важную роль в ПТА [3, 8, 9].
Общие симптомы AT и PTA — боль в горле и лихорадка. Пациенты с ЧТА также страдают тризмом, и боль обычно асимметрична [10, 11]. Как при ПТ, так и при ЧТА, общие клинические признаки включают миндалин и увеличение шейных лимфатических узлов. У пациентов с ПТА также часто наблюдается асимметричный отек перитонзилляров [11, 12]. Диагноз AT и PTA является клиническим, но в недавнем обзоре рекомендовалось измерить C-реактивный белок (CRP) и выполнить полный анализ крови у всех пациентов с PTA, хотя преимущества лабораторных тестов при диагностике или лечении PTA неясны.Поскольку обезвоживание является обычным симптомом ПТА, следует также анализировать электролиты [2]. Tachibana et al. сообщили о более высоких уровнях лейкоцитов в сыворотке у пациентов с ПТА, чем у пациентов с АТ, но не наблюдали различий в уровнях CRP. Кроме того, более высокие уровни CRP (S-CRP) в сыворотке предсказывали более медленное заживление после PTA; средний уровень S-CRP у пациентов с ПТА составлял 85 мг / л (1,3–380 мг / л) [13, 14].
Уровни амилазы в слюне могут служить маркером функции слюны, и недавние исследования показали, что уровни амилазы в сыворотке и гное значительно повышены у пациентов с ПТА по сравнению с пациентами с другими абсцессами шеи и зубными абсцессами.У пациентов с ПТА средний уровень амилазы в сыворотке составляет 50 Ед / л, а средний уровень амилазы гноя — 3045 Ед / л (диапазон 20–11 000 Ед / л) [15–17].
Стрептококки группы A (GAS) являются наиболее распространенными бактериями, вызывающими как AT, так и PTA [9–11, 18]. В нескольких исследованиях сообщалось, что другие бактерии (например, другие бета-гемолитические стрептококки [группы C и G] и Fusobacterium necrophorum [FN]) являются основными патогенами AT [19, 20], а FN был признан основным патогеном при AT [19, 20]. PTA. Кроме того, стрептококки группы Streptococcus anginosus (SAG) были зарегистрированы как важные патогены при перитонзиллярных инфекциях и, по наблюдениям, предсказывают рецидив ПТА [21, 22].PTA, вызванные FN, связаны со значительно повышенными уровнями CRP и нейтрофилов по сравнению с PTA, вызванными другими патогенами [22].
Хотя клиническая картина PTA разнообразна, предыдущие исследования, касающиеся диагностики PTA, рассматривали этих пациентов как единую группу. Целью данного исследования было выяснить потенциальную роль малых слюнных желез в развитии PTA и уточнить диагностику PTA.
Материалы и методы
Участники и образцы
В исследование были включены 112 пациентов, направленных в отделение оториноларингологии больницы Хельсинкского университета по поводу АТ или ЧТА в период с февраля по октябрь 2017 г.Критериями исключения были возраст <15 лет или заболевание поджелудочной железы из-за изменений уровня амилазы в сыворотке, вызванных деструкцией поджелудочной железы [23]. Пациенты были разделены на две подгруппы на основании клинического диагноза: AT (n = 54) или PTA (n = 58). Все пациенты заполнили анкету, касающуюся их привычек к курению, общего состояния здоровья, текущего заболевания, предшествующих антибиотиков во время текущей инфекции, употребления алкоголя и перенесенных инфекций миндалин или перитонзилляров. Врач отделения неотложной помощи заполнил структурированную форму о результатах исследования миндалин, и врачи оценили состояние зубов и гигиену полости рта (хорошее / плохое), осмотрев ротовую полость.У всех пациентов были собраны образцы крови и проанализированы уровни S-CRP и сывороточной амилазы (S-амила). Пациентам с ПТА также был проведен разрез и дренирование (ID). Образцы аспирата гноя у пациентов с ПТА и мазки из горла у пациентов с АТ были взяты для бактериального посева.
Бактериальный посев был проведен в Лабораторной службе больницы Хельсинкского университета (HUSLAB). Образцы гноя были выращены как в аэробных, так и в анаэробных условиях, а поверхностные мазки из горла — в аэробных условиях в соответствии со стандартными лабораторными методами для диагностических образцов.Результаты бактериального посева были зарегистрированы из лабораторной базы данных больницы, как сообщила диагностическая лаборатория. Для анализа все изоляты бета-гемолитических стрептококков, SAG и FN, Haemophilus influenzae , Staphylococcus aureus и интенсивный рост Neisseria meningitidis регистрировали как отдельные изоляты. Анаэробные изоляты, не относящиеся к FN, были объединены и классифицированы как другие анаэробные бактерии. Кроме того, указанная смешанная нормальная флора была зарегистрирована как смешанная региональная флора.
Этические соображения
Все процедуры, в которых участвовали люди, проводились в соответствии с этическими стандартами институционального или национального исследовательского комитета, а также с Хельсинкской декларацией 1964 года и более поздними поправками к ней или сопоставимыми этическими стандартами. Этический комитет Хельсинкской университетской больницы одобрил протокол исследования. Все пациенты предоставили письменное информированное согласие до своего участия. Согласно финскому законодательству несовершеннолетние старше 15 лет имеют право давать свое информированное согласие без разрешения опекуна.Однако вся предоставленная информация об исследовании была скорректирована с учетом их возрастной группы.
Основные показатели результатов
Корреляции между курением, употреблением алкоголя, признаками и симптомами инфекции, лабораторными исследованиями, состоянием полости рта и бактериальными данными были проанализированы и сравнены между пациентами, получавшими AT и PTA. Основная цель этих анализов состояла в том, чтобы определить, присутствовали ли какие-либо различия в лабораторных тестах, состоянии полости рта или симптомах между пациентами с AT и PTA. Кроме того, мы изучили, существуют ли разные подгруппы пациентов с AT или PTA и связаны ли лабораторные показатели, бактериальные данные, определенные симптомы, курение или здоровье полости рта с определенной подгруппой пациентов.
Статистический анализ
Статистический анализ проводился с использованием статистического программного обеспечения NCSS 8 (Hintze, J. [2012]; NCSS 8, NCSS, LLC, Kaysville, UT, USA; www.ncss.com). Группы FN и FN + SAG были объединены при статистическом анализе из-за небольшого количества пациентов в группах. Числовые переменные анализировали с помощью U-критерия Манна-Уитни и однофакторного дисперсионного анализа Краскела-Уоллиса. Для сравнения номинальных переменных применялся критерий хи-квадрат. Ранговая корреляция Спирмена была применена к двум числовым переменным с ненормальным распределением.Значения P- <0,05 считались значимыми.
Результаты
Всего в исследование были включены 112 пациентов. Характеристики пациентов и клинические данные представлены в таблице 1. Ни у одного из пациентов не развилось осложнений в течение первых 3 месяцев.
Уровни амилазы и С-реактивного белка в сыворотке
Значительная обратная корреляция наблюдалась между уровнями S-амила (нормальный эталон 28–100 Ед / л) и S-CRP (нормальный эталон 0,05–3 мг / л) как в группах AT, так и в группе PTA (AT, r = -0 .519, п. ≤0,001; PTA, r = -0,353, p ≤0,001; Рисунок 1). Мы не обнаружили различий в уровнях S-амила или S-CRP между группами AT и PTA (S-Amyl, p = 0,767; S-CRP, p = 0,501). Употребление алкоголя и курение не влияли на уровни S-амила (алкоголь, p = 0,750; курение, p = 0,205). Не было обнаружено корреляции между возрастом и CRP (пациенты AT и PTA r = -0,094, p = 0,342; пациенты PTA r = -0,137, p = 0.329). Уровни S-амила и S-CRP у пациентов с AT и PTA представлены в таблице 2.
Рис. 1. Корреляция между уровнями сывороточной амилазы и С-реактивного белка.
(A) Пациенты с острым тонзиллитом (r = -0,519, p ≤0,001). (B) Пациенты с перитонзиллярным абсцессом (r = -0,353, p ≤0,001).
https://doi.org/10.1371/journal.pone.0228122.g001
Находки на миндалинах
У пациентов с АТ наличие эритемы миндалин, экссудата миндалин или того и другого не влияло на S-амил ( p = 0.306) или S-CRP ( p = 0,363). В группе ПТА у восьми пациентов не было покраснения миндалин или экссудата миндалин. У этих восьми пациентов с ПТА были значительно более низкие уровни S-CRP (медиана 15 мг / л, диапазон 3–40 мг / л), чем у пациентов с PTA, у которых были обнаружены миндалины (медиана S-CRP 60 мг / л, диапазон 3–313 мг / л). ; р <0,001). Уровни S-амила были незначительно, но незначительно ( p = 0,190), выше у этих восьми пациентов (медиана 49 Ед / л, диапазон 27-82 Ед / л) по сравнению с другими пациентами с ПТА (медиана 41 Ед / л). , диапазон 15–116 Ед / л; рис. 2).Пациенты с ПТА без миндалин были значительно старше (средний возраст 50,5 года, диапазон 24–65 лет), чем другие пациенты с ПТА (средний возраст 34 года, диапазон 16–60 лет; p = 0,006). Из 58 PTA два (3,4%) были двусторонними. Здоровье полости рта не повлияло на обнаружение бактерий ни в одной из групп.
Рис. 2. Распределение сывороточных белков у пациентов с ПТА с различными поражениями миндалин.
(A) C-реактивный белок (S-CRP) и (B) амилаза (S-амил). 1 — эритема миндалин; 2 — миндалин экссудат; 3, выводов нет; 4, эритема миндалин и экссудат.
https://doi.org/10.1371/journal.pone.0228122.g002
Находки бактерий
Образцы бактерий были взяты у всех, кроме двух пациентов с ПТА. Бактериальные данные представлены в таблице 3. Наиболее частыми бактериями, выделенными у пациентов с АТ, были ГАЗ (41,7% всех образцов), бета-гемолитические стрептококки групп B, C и G (3,7%) и H . influenzae (3,7%). У 51,9% пациентов с АТ отмечена только нормальная смешанная флора миндалин. У пациентов с ПТА анаэробные грамотрицательные палочки были частой находкой (n = 27, 37.5% от всех образцов), включая ФН, выделенную от пяти пациентов. ГАЗ и САГ были выделены из почти равного количества образцов (18,1% против 15,3%). В трех образцах был обнаружен САГ вместе с ФН. Н . influenzae , N . meningitidis и S . изолят aureus были обнаружены вместе с анаэробными грамотрицательными палочками. N . meningitidis Рост был сильным и включался как отдельная находка. Один бактериальный образец в группе PTA был отрицательным.
Бактерии, выделенные у восьми пациентов с ПТА без обнаружения миндалин, были GAS (n = 2), S . aureus (n = 2), FN (n = 1), анаэробные грамотрицательные палочки (n = 5) и смешанная аэробная флора (n = 1). S . aureus был изолирован вместе с анаэробными грамотрицательными палочками в обоих случаях. Все эти бактерии были также изолированы у других пациентов с ПТА; Таким образом, мы не обнаружили явных различий между двумя группами в бактериальной этиологии заболевания.
Не было обнаружено различий в уровнях S-амила или S-CRP между бактериальными находками в группе AT или PTA (AT, S-Amyl p = 0,620, S-CRP p = 0,331; PTA, S -Amyl p = 0,925, S-CRP p = 0,203). Бактериальные находки не были связаны с какими-либо зарегистрированными специфическими симптомами (односторонность, отсутствие простуды, лихорадки) или наличием эритемы миндалин или экссудата в группе AT или PTA. Здоровье полости рта не повлияло на обнаружение бактерий ни в одной из групп.
У пациентов, ранее получавших антибиотики, САГ обнаруживался чаще, чем другие бактерии ( p = 0,037). Пациенты с САГ были значительно старше (средний возраст 45 лет, диапазон 27–53 лет), чем пациенты со следующими другими бактериями: ГАЗ (средний возраст 30 лет, диапазон 20–58 лет), не-САГ / бета-гемолитические стрептококки / ФН (средний возраст 31,5 года, диапазон 18–65 лет) или FN и FN + SAG (средний возраст 25,5 года, диапазон 16–37 лет; p = 0,022). Семь из девяти пациентов (77.8%) с САГ были мужчинами.
Обсуждение
У некоторых пациентов, участвовавших в этом исследовании, не было обнаружено миндалин при клиническом обследовании. Напротив, у всех пациентов с АТ была эритема миндалин, экссудат миндалин или и то, и другое. Пациенты с ПТА без эритемы миндалин и миндалин экссудата имели значительно более низкие уровни S-CRP, чем пациенты с ПТА с обнаружениями миндалин. Эти восемь пациентов без обнаружения миндалин были старше других пациентов с ПТА. Таким образом, характеристики пациентов, S-CRP, S-амил и клинические данные могут быть инструментами для дифференциации подгрупп пациентов с PTA с различными этиологическими факторами [3, 5].Кроме того, мы обнаружили обратную корреляцию между уровнями S-амила и S-CRP и более низкими уровнями S-CRP и более высокими уровнями S-амила у пациентов с афебрильной AT по сравнению с пациентами с лихорадкой.
Сильные и слабые стороны исследования
Это проспективное исследование является первым исследованием, в котором сравниваются S-CRP и S-амил у пациентов с AT и PTA, а также между пациентами с различными признаками и симптомами инфекции. Одним из ограничений этого исследования является то, что в поверхностных бактериальных культурах из глотки анализировались только аэробные бактерии.Кроме того, хотя и аэробы, и анаэробы были протестированы в образцах гноя, некоторые бактериальные находки были настолько малы, что ограничивали статистический анализ. Мы не исключали из исследования пациентов с АТ с ранней ПТА (n = 3), что могло повлиять на результаты, но в нашу когорту вошло очень мало таких пациентов. Пациенты со злоупотреблением алкоголем и заболеванием поджелудочной железы были исключены из исследования, и ни одна из пациенток не была беременна, но пациенты с другими состояниями, вызывающими повышенный уровень S-амила, такими как инфекции желудочно-кишечного тракта, расстройства пищевого поведения, употребление наркотиков, почечная дисфункция и макроамилаземия, не были исключены.Кроме того, оценка результатов на миндалинах (эритема, экссудат) была основана на субъективных наблюдениях врачей по лечению ушей, носа и горла. Однако, учитывая перспективный характер исследования, а также значительный опыт врачей в лечении заболеваний миндалин, оценку можно считать надежной. Здоровье полости рта также оценивалось врачом по уши, носу и горлу, а не дантистом, и классифицировалось только как хорошее / плохое. Мы использовали стандартные контрольные значения для анализа S-амила и не имели исходных значений S-амила для 112 пациентов.Следовательно, невозможно определить фактическое изменение значений S-амила, вызванное инфекцией. Наш материал согласуется с предыдущими исследованиями, касающимися возраста пациентов, пола, здоровья полости рта и курения [2, 9, 19, 24].
Сравнение с другими исследованиями
Нет более ранних исследований, сравнивающих уровни S-CRP и S-амила у пациентов с ПТА с разными признаками и симптомами. В нашем исследовании мы наблюдали группу пациентов с ПТА без обнаруженных миндалин. По сравнению с пациентами с AT или PTA с обнаружениями миндалин, эти пациенты имели более низкий уровень S-CRP и были старше.У пациентов с AT и PTA была очевидна обратная корреляция между уровнями S-амила и S-CRP. Подобные результаты были получены у пациентов с инфекцией основных слюнных желез. Сааринен и др. продемонстрировали, что у большинства пациентов, страдающих паротитом, были повышенные уровни S-амила (медиана 261 Ед / л, диапазон 24–1220), но только половина пациентов имела значительно повышенные уровни S-CRP> 40 мг / л; 32% пациентов имели нормальный S-CRP <5 мг / л (в среднем 13,0 мг / л, диапазон 5–170 мг / л) [25]. Эти аналогичные результаты между нашими восемью пациентами с ПТА и пациентами с подтвержденной инфекцией основных слюнных желез предполагают, что ПТА у этих восьми пациентов была вызвана инфекцией малых слюнных желез [25–28].Одной из возможных причин того, что уровни S-амила у пациентов с ПТА остаются ниже референсных значений, является небольшой размер малых слюнных желез по сравнению с большими слюнными железами, что не позволяет повысить их значимость. Кроме того, эталонные значения S-амила подтверждены для диагностики заболеваний поджелудочной железы и не могут быть напрямую адаптированы для отражения активности малых слюнных желез. Для более надежного анализа изменений S-амила у пациентов с ПТА мы должны определить исходные уровни S-амила у этих пациентов и отдать предпочтение измерениям S-амила, а не амилазе в слюне.
Мы не обнаружили различий в уровнях S-амила между пациентами с рецидивирующими AT или PTA в анамнезе и без них. Это наблюдение отличается от более раннего исследования, демонстрирующего значительно более низкие уровни гнойной амилазы у пациентов с рецидивирующей ПТА [16]. Tachibana et al. ранее не показали разницы в уровнях S-CRP между пациентами с AT и PTA. Наши наблюдения были аналогичными [14].
Мы также наблюдали, что пациенты с афебрильной AT имеют более низкий уровень S-CRP и более высокие уровни S-амила, чем пациенты с AT с лихорадкой.Можно предположить, что активация слюнных желез иногда происходит при AT, хотя эта гипотеза ранее не высказывалась [4, 29]. Пациенты с АТ с односторонними симптомами имели более низкие уровни S-CRP и более высокие уровни S-амила, чем пациенты с двусторонней болью в горле, что также могло указывать на активность малых слюнных желез. Мы сравнили уровни S-амила между пациентами с ПТА и АТ и не наблюдали разницы между группами. El Saied et al. ранее было продемонстрировано различие уровней амилазы в сыворотке и гное между пациентами с ПТА и пациентами с глубокими абсцессами шеи и зубными абсцессами [16, 17].
В нашем исследовании ГАЗ был наиболее распространенной бактериальной находкой у пациентов с ПТА, за ним следовали САГ и ФН. В недавнем датском исследовании PTA преобладающим патогеном был ФН, вторым по распространенности был ГАЗ, а третьим — Streptococcus группы C [22]. В этом исследовании САГ была обнаружена у пожилых пациентов и преимущественно у мужчин. Кроме того, было показано, что САГ предсказывает быстрое рецидивирование ПТА и обнаруживается у пожилых пациентов мужского пола [21, 30].
Клиническая применимость исследования
Наши результаты показывают, что патогенез ПТА может различаться у разных пациентов; таким образом, характеристики пациентов, уровни S-CRP и амилазы и клинические данные могут быть полезными инструментами для дифференциации этих подгрупп PTA.Например, дифференцируя подгруппы пациентов с ПТА, мы могли бы выявить пациентов, которым ТЭ принесет пользу после первого эпизода ПТА. Необходимы дальнейшие исследования, чтобы прояснить применимость этих переменных и их значение при выборе оптимальной стратегии лечения для различных пациентов с ПТА.
Заключение
Этиология PTA не так однозначна, как считалось ранее. Бактерии могут быть не единственным фактором, определяющим течение болезни.Кажется, есть подгруппа пациентов с ПТА без признаков инфекции миндалин, которые имеют общие черты с паротитом. Следовательно, ПТА у этих пациентов может начаться не как осложнение AT, а как инфекция малых слюнных желез. Необходимы дополнительные исследования, чтобы изучить различные подгруппы PTA и роль малых слюнных желез в PTA и AT.
Благодарности
Тимо Песси провел статистический анализ с авторами.
Ссылки
- 1.Клуг Т.Е. Заболеваемость и микробиология перитонзиллярного абсцесса: влияние сезона, возраста и пола. Eur J Clin Microbiol Infect Dis, 2014. 33 (7): с. 1163–7. pmid: 24474247
- 2.
Пауэлл Дж. И Уилсон Дж. А., Обзор перитонзиллярного абсцесса, основанный на фактических данных. Клин Отоларингол, 2012. 37 (2): с. 136–45. pmid: 22321140 - 3.
Пауэлл Е.Л. и др., Обзор патогенеза перитонзиллярного абсцесса у взрослых: время для переоценки. Журнал Antimicrob Chemother, 2013.68 (9): с. 1941–50. pmid: 23612569 - 4.
Берд Дж. Х., Биггс Т.К. и Кинг Е.В., Противоречия в лечении острого тонзиллита: обзор, основанный на фактах. Клин Отоларингол, 2014. 39 (6): с. 368–74. pmid: 25418818 - 5.
Пасси В. Патогенез перитонзиллярного абсцесса. Ларингоскоп, 1994. 104 (2): с. 185–90. pmid: 8302122 - 6.
Виндфур Дж. П. и Зуравски А. Перитонзиллярный абсцесс: не забывайте всегда думать дважды. Eur Arch Otorhinolaryngol, 2016.273 (5): с. 1269–81. pmid: 25794541 - 7.
Фармер С.Е., Хатва М.А. и Зейтун Х.М., Перитонзиллярный абсцесс после тонзиллэктомии: обзор литературы. Ann R Coll Surg Engl, 2011. 93 (5): p. 353–5. pmid: 21943456 - 8.
Корделук С. и др., Связь между перитонзиллярной инфекцией и острым тонзиллитом: миф или реальность? Otolaryngol Head Neck Surg, 2011. 145 (6): с. 940–5. pmid: 21810775 - 9.
Маром Т. и др. Изменение тенденций развития перитонзиллярного абсцесса.Am J Otolaryngol, 2010. 31 (3): с. 162–7. pmid: 20015734 - 10.
Русан М., Клуг Т.Е. и Овесен Т., Обзор микробиологии острых инфекций уха, носа и горла, требующих госпитализации. Eur J Clin Microbiol Infect Dis, 2009. 28 (3): с. 243–51. pmid: 18830726 - 11.
Бисно А.Л. Острый фарингит. N Engl J Med, 2001. 344 (3): p. 205–11. pmid: 11172144 - 12.
Блэр А.Б., Бут Р., Боуг Р. Объединяющая теория тонзиллита, интратонзиллярного абсцесса и перитонзиллярного абсцесса.Ам Ж Отоларингол, 2015. 36 (4): с. 517–20. pmid: 25865201 - 13.
Йошимура Х. и др., Прогностическое влияние индуцируемых гипоксией факторов 1альфа и 2альфа у пациентов с колоректальным раком: корреляция с ангиогенезом опухоли и экспрессией циклооксигеназы-2. Clin Cancer Res, 2004. 10 (24): p. 8554–60. pmid: 15623639 - 14.
Тачибана Т. и др. Роль бактериологических исследований в лечении перитонзиллярного абсцесса. Auris Nasus Larynx, 2016. 43 (6): с. 648–53.pmid: 26860232 - 15.
Ведам В.К.В. и др., Амилаза слюны как маркер функции слюнных желез у пациентов, проходящих лучевую терапию по поводу рака полости рта. J Clin Lab Anal, 2017. 31 (3). pmid: 27637993 - 16.
Эль-Саид С. и др., Сравнение уровней амилазы в перитонзиллярных, зубных абсцессах и абсцессах шеи. Клин Отоларингол, 2014. 39 (6): с. 359–61. pmid: 25117975 - 17.
Эль-Сайед С. и др., Вовлечение малых слюнных желез в патогенез перитонзиллярного абсцесса.Otolaryngol Head Neck Surg, 2012. 147 (3): с. 472–4. pmid: 22547556 - 18.
Варгезе А.Дж. и Чатурведи В.Н., Перитонзиллярный абсцесс — нужно ли анаэробное покрытие? Indian J Otolaryngol Head Neck Surg, 2007. 59 (3): p. 233–6. pmid: 23120440 - 19.
Хидака Х. и др., Препятствующие факторы в патогенезе перитонзиллярного абсцесса и бактериологическое значение группы Streptococcus milleri. Eur J Clin Microbiol Infect Dis, 2011. 30 (4): с. 527–32. pmid: 21086007 - 20.Бэтти А., Рен М.В. и Гал М., Fusobacterium necrophorum как причина рецидивирующей боли в горле: сравнение изолятов синдрома постоянной боли в горле и болезни Лемьера. J Infect, 2005. 51 (4): p. 299–306. pmid: 16051369
- 21.
Викстен Дж. И др., Возобновление перитонзиллярного абсцесса: влияние бактериальных видов инфекции и клинических особенностей пациента — проспективное сравнительное этиологическое исследование. Клин Отоларингол, 2017. - 22.Klug T.E. и др., Fusobacterium necrophorum: наиболее распространенный патоген в перитонзиллярном абсцессе в Дании. Клинические инфекционные болезни, 2009. 49 (10): с. 1467–1472. pmid: 19842975
- 23.
Lankisch P.G., Burchard-Reckert S. и Lehnick D., Недооценка острого панкреатита: пациенты с незначительным повышением уровня амилазы / липазы также могут иметь или заболеть тяжелым острым панкреатитом. Gut, 1999. 44 (4): с. 542–4. pmid: 10075962 - 24.
Георгалас К., et al., Связь между заболеваниями пародонта и перитонзиллярной инфекцией: проспективное исследование. Otolaryngol Head Neck Surg, 2002. 126 (1): с. 91–4. pmid: 11821778 - 25.
Сааринен Р. и др., Клиническая картина ювенильного паротита в перспективе.


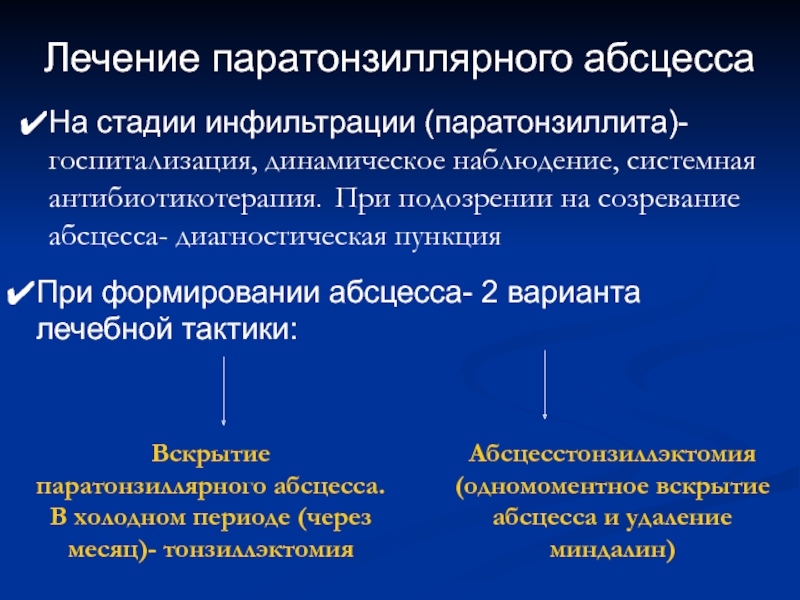
 Правая колонка: эпиглоттит.
Правая колонка: эпиглоттит.
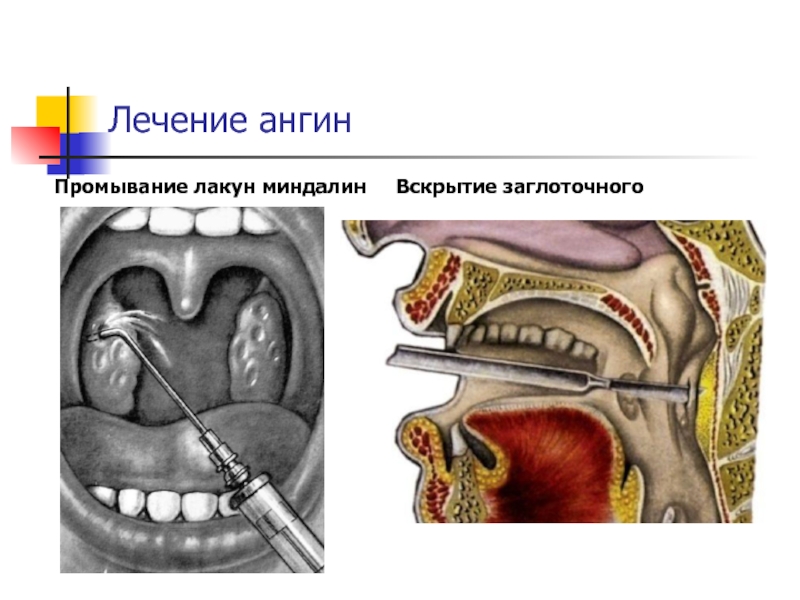
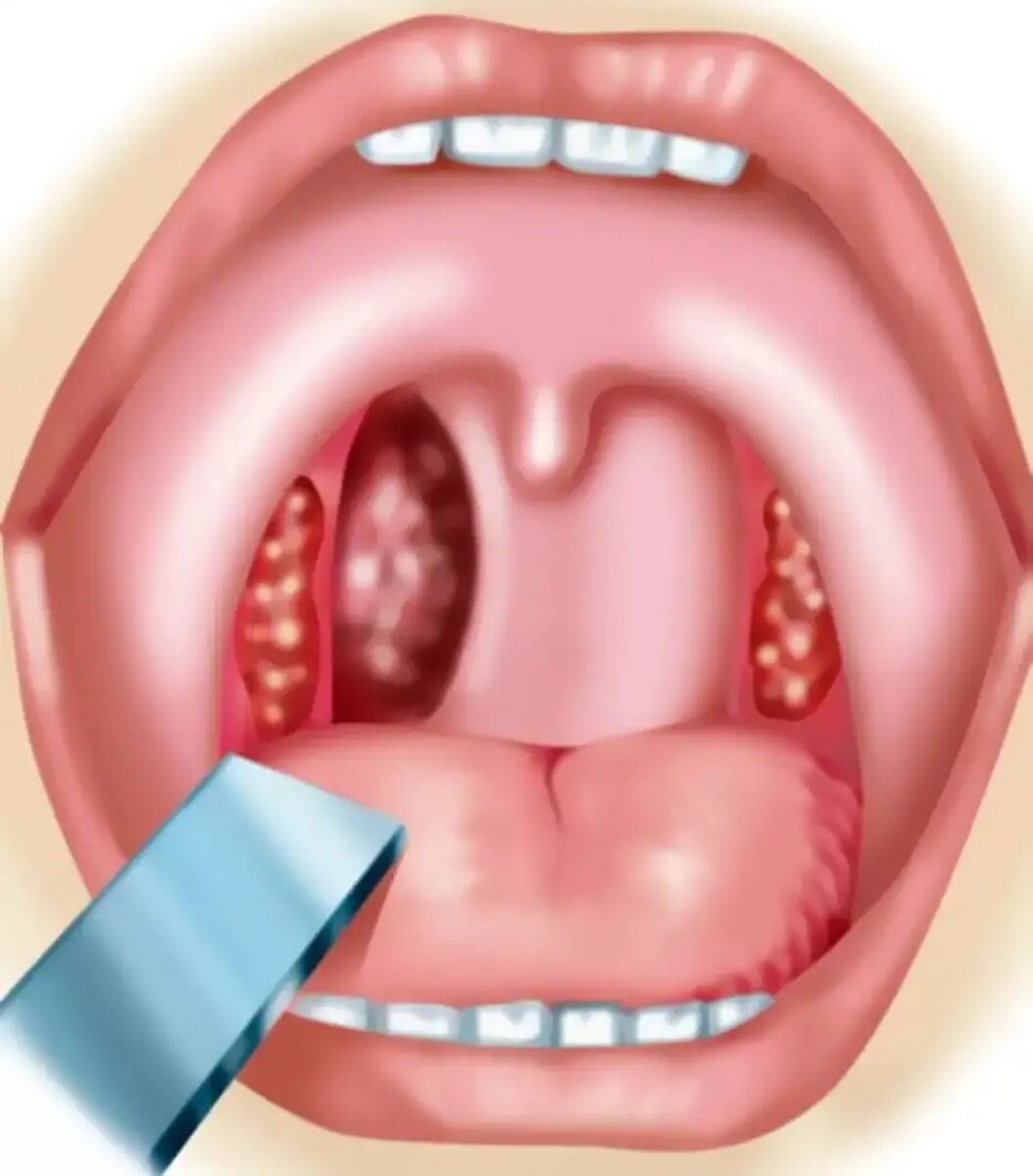 Am Fam Physician. 2017; 95 (8): 501-506.
Am Fam Physician. 2017; 95 (8): 501-506.