Профилактика пролежней у пациентов. — Docsity
патогенной микрофлорой, и развивается влажная гангрена с явлениями
интенсивного нагноения.
3 стадия (заживления) — характеризуется преобладанием репаративных
процессов, развитием грануляций рубцеванием и частичной или полной
эпителизацией дефекта. Клиническая картина может быть различной в
зависимости от этиологии пролежня, состояния больного, наличия
патогенной микрофлоры, характера некроза и др.
На 1 стадии больные редко жалуются на сильные боли, чаще они
отмечают слабую локальную болезненность, чувство онемения. У больных с
повреждением спинного мозга эритема может возникнуть за несколько часов,
а через 20-24 часа в области крестца уже появляются небольшие участки
некроза. При эндогенных смешанных пролежнях переход патологического
процесса во 2 стадию происходит значительно медленнее.
В тех случаях, когда пролежень развивается по типу сухого некроза,
общее состояние больного заметно не отягощается, явления интоксикации не
возникают. Мумификации подвергается строго ограниченный участок кожи
Мумификации подвергается строго ограниченный участок кожи
и подлежащих тканей, нет тенденции к расширению некроза по площади и в
глубину. По прошествии нескольких недель мумифицированные ткани
начинают постепенно отторгаться, рана зарубцовывается. Подобное
клиническое течение пролежня является наиболее благоприятным для
больного.
При развитии пролежня по типу влажного некроза омертвевшие ткани
приобретают отёчный вид, из- под них отделяется зловонная мутная
жидкость. В распадающихся тканях начинает бурно размножаться пиогенная
или гнилостная микрофлора и развивается влажная гангрена, получившая
название декубитальной гангрены.
Процесс распада и нагноения распространяется по площади и вглубь
тканей, быстро достигая костей, которые нередко обнажаются в области
пролежней. Декубитальная гангрена приводит к серьезному ухудшению
общего состояния больного. Клинически это проявляется признаками
Клинически это проявляется признаками
7
Все о пролежнях
Содержание.
Глава 1.Все о пролежнях.
1.1 Пролежни – это…
1.2 Причины возникновения пролежней.
1.3 Факторы риска развития пролежней.
1.4Места возникновения пролежней.
1.5Виды и стадии пролежней.
Глава 2.Профилактика и лечение.
2.1Профилактика пролежней, действия медсестры.
2.2Приспособления для профилактики.
2.3Консервативное лечение.
2.4Сестр уход за пациентом.
2.5 Хирургическое лечение пролежней.
2.6Физиотерапевт лечение пролежней.
2.7Лечение народными средствами.
2.8 Возможные осложнения.
Глава 3.Дополнительная информация для
пациента и членов его семьи.
3.1Составление памятки для пациента.
3.2Составление памятки для родственников..
Введение
Проблема профилактики и лечения пролежней
по-прежнему остается очень актуальной.
Несмотря на появления широкого спектра
различных средств, облегчающих уход за
больными , число пациентов с пролежнями
не уменьшается. Одними из наиболее тяжелых
и частых осложнений у больных с нарушением
двигательной активности являются пролежни
мягких тканей. Это осложнение может существенно
тормозить процесс лечения больного ,а
иногда и приводит к смерти. Пролежни появляются у более полумиллиона
человек в год. По данным в период с 2003
по 2008 год они привели к 2.708 смертям.
Пролежни могут развиваться в результате
любого сдавления извне, особенно на месте
костных выступов, а также у пациентов
с нарушенной иннервацией тканей в результате
повреждений или заболевания спинного
мозга. Клинически более правильным является
обозначение данного патологического
процесса как язвы, образующейся вследствие
давления.
Лечение пролежней очень трудоемкий
и сложный процесс и для медицинского
персонала и самого пациента, поэтому
особое внимание следует уделять их профилактики.
«Объект исследования – группы людей
с дистрофическими язвенно-некротическими
процессами.»
«Предмет исследования – пролежни различной
степени тяжести.»
Цели: 1.Ранняя диагностика пролежней.
2.Своевременное и эффективное
лечение.
3.Соблюдение профилактических
мероприятий.
4.
Задачи:
1. Своевременное лечение пролежней в зависимости
от стадии их развития.
2. Составление программы
профилактики,
3.Снижение частоты
развития пролежней
4. Предупреждение инфекции
пролежней.
Глава 1.
1.1Пролежни.
Пролежень — это некроз мягких тканей
,который образуется, в результате постоянного
давления, сопровождающегося местными
изменениями на коже и прилежащих тканей
,нарушениями кровообращения и нервной
трофики.
1.2Причины возникновения
Хорошо известно, что ткани человеческого
организма функционируют, получая необходимые
питательные вещества из крови. Доставляют
Доставляют
кровь во все органы и ткани человеческого
тела кровеносные сосуды, которые в бесчисленном
количестве пронизывают все ткани человека
и представляют собой мягкие эластичные
трубки.
Самые мелкие из них — капилляры
— особенно важны для
обмена веществ в тканях. Движение жидкости
по таким трубкам несложно замедлить или
совсем прекратить путем их сдавления.
У любого сидячего или лежачего человека
происходит сдавление мягких тканей и
сдавление кровеносных сосудов, следствием
чего является недостаточный приток крови
к тканям. Если это состояние длится более
2 часов, то наступает нарушение питания,
а затем и омертвение мягких тканей. Развивается
пролежень. Поэтому надо помнить, что длительное
неподвижное лежание или сидение — небезопасно!
Очень часто пролежни развиваются в том
случае, когда пациента тянут по постели,
вытягивают из-под него мокрое белье, пытаются
подпихнуть под него судно. В это время
происходит значительное смещение поверхностных
слоев мягких тканей по отношению к глубоко
расположенным слоям, в результате чего
мелкие кровеносные сосуды рвутся, и кровоснабжение
этих отделов нарушается. Аналогичным
Аналогичным
образом пролежни могут образовываться
и у слабых лежачих пациентов, которые страдают разнообразными
невралгическими патологиями (параличи,
инсульты и т.д.) которые, не имея упора
в ногах, начинают медленно сползать по
стулу или кровати из положения сидя или
полусидя, что едва заметно глазу, но очень
ощутимо для мягких тканей.
Имеется так же множество других причин,
из-за которых могут образоваться пролежни
— это, например: Ухудшение чувствительности
вследствие неврологических заболеваний
,повреждение головного и спинного
мозга. При таких состояниях пациенты не ощущают
боли и дискомфорта, свидетельствующих
о сдавлении мягких тканей, наличие у пациента каких-либо
тяжелых заболеваний, которые могут приводить
к снижению иммунитета организма и дальнейшему
угнетению регенеративных функций тканей.
Иногда мягкие ткани сдавливаются при
не правильном наложении повязок , шин;
при использовании катетеров, подкладных
суден, при несвоевременной смене постельного
и нательного белья. Так же к образованию пролежней
Так же к образованию пролежней
могут привести такие вещи как пуговицы,
узлы на одежде, булавки ,наличие крошек
и складок на белье которые могут приводить
к сдавлению.
Для предотвращения образования пролежней
медсестра должна бережно и с пониманием
относиться к пациенту, своевременно менять
нательное и постельное белье, следить
за их чистотой ,выполнять сестренский
процесс по уходу за пациентом.
1.3Факторы риска развития
Факторы риска развития
пролежней могут быть обратимыми (например,
обезвоживание, гипотензия) и необратимыми
(например, возраст), внутренними и внешними.
К обратимым факторам
относятся: Обезвоживание, потеря веса,
атрофия мыщц ( мышцы и жировая ткань являются
естественными прослойками между костными
выступами и кожей. При их уменьшении кожа
при давлении подвергается увеличенным
нагрузкам.), курение (никотин сужает сосуды,
что приводит к ухудшению кровоснабжения.
Кроме того, курильщики страдают от хронического
недостатка кислорода), слишком влажная или слишком сухая
кожа ,заболевания сердца,
поврежненные кожные покровы , заболевания
ЦНС, недержание кала и мочи (а бактерии, присутствующие
в каловых массах, могут способствовать
инфицированию пролежней и становиться
причиной развития тяжелых местных осложнений),аллергии
на средсва по уходу за кожей.
Необратимые факторы:
Пожилой возраст (с возрастом кожа истончается,
становится более тонкой, сухой и менее
эластичной. Ее восстановительные способности
уменьшаются, а вероятность развития пролежней
увеличивается), инвалидность ( за такими
пациентами следует тщательно ухаживать,
так как сами они бывают совсем беспомощны)
1.4Места образования пролежней.
Потенциальными местами образования
пролежней могут быть все места над костными
выступами на теле, которые сдавливаются
при лежании или сидении. В этих местах
В этих местах
слабее всего выражена подкожно-жировая
клетчатка, давление костных выступов
выражено сильнее всего.
Если больной лежит на спине — этими местами
являются :
-затылочная область;
-область лопаток;
-локтевые суставы;
-околопозвоночная область;
-копчик;
-крестец;
-седалищные бугры;
-пяточная область;
Если пациент лежит на боку –места образования
пролежней :
-боковая поверхность головы;
-плечевой сустав;
-подвздошная кость;
-бедренная кость;
-область коленного сустава;
-область малоберцовой кости;
-боковые поверхности лодыжек;
-фаланги пальцев;
Если пациент лежит на животе – места
образования пролежней:
-лицевая часть;
-ключица;
-грудина;
-ребра;
-плечевые суставы;
-локтевые суставы;
-подвздошный гребень;
-лобковая кость;
-коленная чашечка;
-кости стопы;
-большая берцовая кость;
-малая берцовая кость;
У людей, пользующихся инвалидным
креслом, пролежни наиболее часто возникают
в области:
-лопаток;
-локтевых суставах;
-запястья;
-позвоночника;
-копчика;
-седалищных бугров;
-задней поверхности коленного
сустава;
-пяток;
-фалангов пальцев;
1. 5Виды и стадии пролежней.
5Виды и стадии пролежней.
Виды.
Различают экзогенные и эндогенные пролежни.
— экзогенных пролежней главную
роль играет фактор
длительного сдавливания
тканей.
Различают наружные и внутренние экзогенные
пролежни.
Наружные пролежни чаще возникают в местах,
где между кожей, подвергающейся давлению,
и подлежащей костью нет мышц (например,
в области затылка, лопаток, мыщелков бедра,
локтевого отростка, крестца и др.). Как
правило, такие пролежни наблюдаются у
оперированных или травматологических
больных, длительно находящихся в вынужденном
положении. Непосредственными причинами
экзогенных пролежней являются неправильно
наложенные гипсовые повязки или шины,
неточно подогнанные протезы, корсеты
и лечебные ортопедические аппараты, а
также складки одежды и простыни, тугие
повязки и др.
Внутреннние экзогенные пролежни образуются
под жесткими дренажами, катетерами и
другими предметами, длительно пребывающими
в ране, полости или органе.
-Эндогенные пролежни
при выраженных
расстройствах и нарушениях
Условно выделяют смешанные и
нейротрофические эндогенные
Смешанные пролежни встречаются у ослабленных
истощенных больных, которые не в состоянии
самостоятельно изменить положение тела
или конечности. Длительная неподвижность
привозит к нарушению микроциркуляции,
ишемии кожи в области костных выступов
и образованию пролежней.
Эндогенные нейротрофические
пролежни возникают у больных
с повреждением спинного мозга
или крупных нервов, инсультом
или опухолью головного мозга.
В связи с нарушением
развиваются резкие
расстройства в тканях, в т.ч. в
коже. Для образования нейротрофических
пролежней оказывается достаточным массы
собственной кожи над костными выступами
(например, над верхними передними остями
подвздошных костей, над реберными дугами
и др. ).
).
Клиника.
Пролежни,
в принципе, могут развиться на любой части
тела. Наибольший риск имеет то место,
где давление, создаваемое весом тела,
и противодавление со стороны опорной
поверхности действуют на область кожи,
лежащую над костным выступом и имеющую
незначительную прослойку подкожной жировой
ткани. В качестве типичных мест локализации
можно назвать крестцовую область, пятки,
седалищные кости, большие вертелы бедренных
костей, а также боковые лодыжки. В этих
местах возникает до 95% всех пролежней.
Самыми первыми признаками
образования пролежней является интенсивное
покраснение кожи, в области постоянного
давления. Если не принять меры, далее наступает
отслойка верхнего слоя кожи с образованием
пузырей и ее омертвение. Инфицирование
углубляет и расширяет процессы омертвения
тканей.
При развитии пролежней в виде сухого
некроза состояние пациента особо не изменяется,
потому как, интоксикация организма не
сильно выражена. Мумифицированный
пораженный участок заканчивается демаркационной
линией, потому что сухой некроз не распространяется.
Другая клиническая картина может наблюдаться
при появлении пролежней в виде влажного
некроза. Из-под тканей некротического
характера выделяется зловонное содержимое;
в результате интенсивного размножения
патогенной и гнилостной флоры начинает
стремительно распространяться гнойно-некротический
процесс. Появившаяся в результате этого
декубитальная гангрена провоцирует развитие
гнойно-резорбтивной лихорадки и выраженной
интоксикации организма. Определяются
подъем температуры тела до 40˚С, бред,
угнетение сознания, озноб, тахикардия,
поверхностное дыхание, снижение артериального
давления, увеличение селезенки и печени,
и пр. Тяжелейшая интоксикация сочетается
с протеинурией, пиурией, анемией и прогрессирующей
диспротеинемией. В крови выявляется значительное
повышение лейкоцитов с нейтрофилезом
со сдвигом влево, увеличение СОЭ.
Из-за того, что не всегда представляется
возможным определить только по внешнему
виду, на какой конкретно стадии развития
находится поражение кожных покровов
и тканей, то для правильной постановки
диагноза прибегают к таким методам, как
культуральный метод и биопсия ткани из
пролежня.
Повреждение
проходит в своем развитии различные стадии
в зависимости от степени и продолжительности
сжатия.
Стадии.
— Первая стадия пролежней
покров не нарушен уплотнением
тканей в месте пораженного
участка и его гиперемией, может
наблюдаться отечность. У лиц с темным цветом
кожи заметить эту стадию можно также
по обесцвечиванию кожи, повышенной температуре,
отеку или затвердению.
— Вторая стадия пролежней
образованием в области
участков эрозий и язв. Но, на
этапе этой стадии еще не
происходит должного поражения
ткани. Поражен исключительно верхний
слой эпидермиса. Речь идет о поверхностной
язве, которая клинически проявляется
в виде потертости, пузыря или плоского
кратера.
— Третья стадия пролежней
глубоко интенсивными
тканей, которые находятся под
кожным покровом. Происходит повреждение
слоя подкожного, что, в итоге, приводит
к необратимым некротическим
поражениям. Повреждение всех слоев
Повреждение всех слоев
кожи, которое может достигать фасций
(соединительнотканных оболочек, покрывающих
мышцы), причем последние еще не поражаются.
Язва имеет вид глубокого кратера с подрытыми
или плоскими краями.
— Четвертая стадия
чрезмерными повреждениями и
некротическими изменениями
тканей, а также нарушением
в данных местах. Такие изменения
могут привести, в конечном счете,
к сильнейшей интоксикации
организма и дальнейшему
крови (сепсису). Потеря кожи на всю
толщину с обширными очагами омертвения
тканей и повреждениями мышц, сухожилий
и костей, подрытыми краями раны и образованием
карманов.
В стадиях III и
IV возникает опасность
(инфекционных) осложнений. полная потеря толщины кожи
с некрозом или разрушением тканей мышц,
костей и других опорных структур (сухожилия,
связки, капсулы суставов и т. д.). При этой
степени, как и при III, можно встретить
появление свищей и полостей в тканях.
Классификация пролежней по
размерам:
свищевая форма — небольшой дефект
кожи со значительной глубже расположенной
полостью; часто сопровождается остеомиелитом
подлежащей кости;
небольшой пролежень — диаметр
менее 5 см;
средний пролежень — диаметр
от 5 до 10 см;
большой пролежень — диаметр
от 10 до 15 см;
Пролежни у детей — вместе
Пролежни, также известные как декубитус или декубитальные язвы, образуются при долговременном прижатии кожи к твердой поверхности или трении об нее, к таким твердым поверхностям относятся кровать, кресло или медицинское изделие. Это происходит, когда ребенок слишком долго находится в одном и том же положении или когда медицинское оборудование давит на кожу. Когда кожа прижимается к твердой поверхности, из-за давления к этому участку поступает меньше крови. Кожа становится более хрупкой и легко повреждается.
На ранних этапах пролежни могут выглядеть как покрасневшие, обесцвеченные или потемневшие участки кожи. На более поздних этапах возможен разрыв кожных покровов, из-за которых образуются волдыри или открытые язвы.
На более поздних этапах возможен разрыв кожных покровов, из-за которых образуются волдыри или открытые язвы.
Причины возникновения пролежней
Зачастую пролежни появляются, когда пациент долго лежит в кровати или сидит в кресле либо инвалидном кресле, не меняя положения. У детей наиболее частой причиной возникновения пролежней выступает медицинское оборудование, которое давит на кожу. Это:
- Маски
- Катетеры
- Манжеты манометров
- Хирургические простыни
- Капельницы
- Ортопедические изделия
Наибольший риск образования пролежней у детей возможен в следующих случаях:
- Когда они не могут сменить положение без помощи
- Когда им сложно приподняться из-за болезни, слабости или возраста (грудные дети)
- Если кожа сухая или хрупкая
- При снижении чувствительности кожи
- Когда кожа влажная из-за мочи, пота или других выделений
- При беспокойном сне, метаниях по постели
- При недостаточном или неправильном питании
- При низкой массе тела
- При низком артериальном давлении, низком содержании форменных элементов крови или пониженном содержании кислорода в крови
- При приеме определенных лекарственных препаратов (например, стероидов), побочным эффектом которых является истончение и повышение хрупкости кожи
Профилактика пролежней
Профилактика и лечение пролежней крайне важны. При появлении первых признаков пролежней устраните давление на затронутом участке кожи, чтобы защитить его от дальнейшего повреждения. В язвы может попасть инфекция, особенно у детей, проходящих лечение от онкозаболеваний, поскольку их иммунная система ослаблена. Без должного ухода эти язвы могут даже проникнуть в глубокие слои эпителия и обнажить мышцы или кость.
При появлении первых признаков пролежней устраните давление на затронутом участке кожи, чтобы защитить его от дальнейшего повреждения. В язвы может попасть инфекция, особенно у детей, проходящих лечение от онкозаболеваний, поскольку их иммунная система ослаблена. Без должного ухода эти язвы могут даже проникнуть в глубокие слои эпителия и обнажить мышцы или кость.
Существует несколько простых способов снизить риск появления пролежней.
Проверяйте состояние кожи ребенка.
Медицинские сотрудники и члены семьи, ухаживающие за пациентом, должны регулярно проверять состояние кожи ребенка. Медработники могут объяснить близким пациента, как проверять состояние кожи и какие изменения в состоянии кожных покровов необходимо отслеживать.
Родители должны знать о состоянии кожи ребенка. Проверяйте кожу ребенка ежедневно. Разденьте ребенка, сняв в том числе носки, пижаму, нижнее белье, подгузники и прочую одежду, чтобы осмотреть кожу под ними. Многие дети и подростки не желают обсуждать повреждения кожи, пока не начнут испытывать сильный дискомфорт. Кроме того, ребенок может стесняться и неохотно соглашаться на проверку определенных участков тела.
Кроме того, ребенок может стесняться и неохотно соглашаться на проверку определенных участков тела.
Проверяйте состояние кожи по всему телу, особенно части тела, наиболее подверженные образованию пролежней:
- Затылок — это самое распространенное место образования пролежней у детей.
- Плечи
- Локти
- Бедра
- Ягодицы
- Копчик
- Ступни, включая пятки, голеностопные суставы и подошвы стоп
Уделяйте особое внимание местам, в которых медицинские изделия могут давить на кожу. Такие места следует проверять дважды в день.
Следите за появлением покрасневших или потемневших участков кожи, волдырей и язв. На более смуглой коже первые признаки пролежней заметить труднее. Уделяйте особое внимание местам, на которые жалуется ребенок, даже если они совсем немного болят или чувствительны. Пролежни могут проявляться как открытые или закрытые язвы. Сообщайте врачу о любых изменениях внешнего вида кожи.
Меняйте положение ребенка.

Наилучший способ профилактики пролежней — частая смена положения. Как можно чаще заставляйте ребенка менять позу: сесть, встать, пройтись. Если ребенку требуется оставаться в постели, родитель или медработник должны помогать ребенку менять положение каждые 2 часа. Детям в инвалидном кресле следует менять положение раз в час.
Можно подложить валики, чтобы уменьшить давление на части тела, наиболее подверженные образованию пролежней. Обязательно обсудите с лечащей бригадой, какие именно валики лучше всего использовать. Некоторые типы валиков могут только ухудшить положение.
Советы по изменению положения ребенка в кровати:
- Чередуйте положения тела. Если ребенок лежит, меняйте положение, чередуя стороны (правая, левая, спина). Запоминайте, какая сторона должна быть следующей.
- Позовите кого-нибудь на помощь. Переворачивать ребенка следует только вдвоем.
- Ни в коем случае не тащите и не тяните ребенка, чтобы изменить его положение в кровати.
 Поднимите ребенка полностью с помощью простыни, а затем переместите его в новое положение.
Поднимите ребенка полностью с помощью простыни, а затем переместите его в новое положение. - Поддерживайте ребенка всей ладонью. Если ребенка необходимо придержать, делайте это всей ладонью. Придерживая ребенка только пальцами, вы увеличиваете риск образования пролежней.
- Используйте подходящие подушки и постельное белье. Уточните у врача или медсестры, какие подушки, валики и простыни следует использовать и как именно подкладывать их под ребенка.
- Следите за тем, чтобы ребенок не сползал вниз. Если поднять изголовье кровати слишком высоко, ребенок может сползти вниз, что приведет к дополнительному давлению на кожу.
Защищайте кожу ребенка.
Надлежащий уход за кожей позволит уменьшить риск образования пролежней, а также риск возникновения инфекции при появлении язв.
- Следите за тем, чтобы кожа пациента была чистой. Используйте мягкое мыло. Не трите кожу. Промакивайте полотенцем, чтобы высушить.
- Следите за тем, чтобы кожа пациента была сухой.
 После мочеиспускания или опорожнения кишечника сразу же очищайте кожу ребенка и меняйте подгузники или нижнее белье. Подгузники или впитывающие прокладки помогут отвести от кожи мочу, пот и другие выделения.
После мочеиспускания или опорожнения кишечника сразу же очищайте кожу ребенка и меняйте подгузники или нижнее белье. Подгузники или впитывающие прокладки помогут отвести от кожи мочу, пот и другие выделения. - Сообщайте о любой сыпи или диарее. Сообщите врачу или медсестре, если у ребенка наблюдается раздражение кожи или диарея.
- Увлажняйте сухую кожу. После водных и гигиенических процедур используйте рекомендованное врачом увлажняющее средство без отдушек.
- Следите за тем, чтобы ничто не терлось о кожу пациента и не царапало ее. Бережно касайтесь кожи ребенка, чтобы избежать повреждения кожных покровов.
- Пациент должен придерживаться здорового питания. Правильное питание — неотъемлемая часть процесса выздоровления.
- Следите за всем, что может нанести вред коже ребенка. Избегайте тесной одежды или одежды, у которой пуговицы или молнии давят на кожу. Одежда и постельное белье должны быть без складок. Убедитесь, что инвалидное кресло или ортопедические изделия подходят ребенку по размеру и не трутся о кожу.

В некоторых случаях медики могут для профилактики рекомендовать наложить повязку или забинтовать часть тела, наиболее подверженную образованию пролежней.
Сообщайте врачу или медсестре о любых обнаруженных вами признаках пролежней. Лечение пролежней на ранних этапах проходит быстрее и проще.
Курсовая на тему Сестринский уход за пациентами с пролежнями
Актуальность темы. Даже небольшие дефекты на коже постепенно превращаются в обширные раны и глубокие язвы, причиняющие больному тяжкие страдания. К тому же повышается риск присоединения инфекции, что может стать причиной гибели пациента.
Адекватная профилактика пролежней в итоге приведет к уменьшению прямых медицинских затрат, связанных с лечением пролежней, прямых (немедицинских), косвенных (непрямых) и нематериальных (неосязаемых) затрат.
Пролежни или по-другому некроз мягких тканей — недуг, характерный для людей, временно или постоянно прикованных к постели (лежачие больные, люди с травмой опорно-двигательного аппарата, инвалиды с рождения, пожилые люди). Организм больного человека очень слаб, и любое новое заболевание серьезно сказывается на его состоянии здоровья и скорости выздоровления. Медицинская сестра, ухаживающая за лежачим больным, должен уметь распознать первые симптомы некроза и знать, как эффективно вылечить пролежни.
Организм больного человека очень слаб, и любое новое заболевание серьезно сказывается на его состоянии здоровья и скорости выздоровления. Медицинская сестра, ухаживающая за лежачим больным, должен уметь распознать первые симптомы некроза и знать, как эффективно вылечить пролежни.
При своевременном обнаружении и грамотном лечении они не представляют серьезной угрозы для здоровья и жизни. В запущенных случаях повреждения превращаются в глубокие гноящиеся раны, которые могут стать причиной развития тяжелых осложнений и гибели пациента.
Цель курсовой работы – Исследовать сестринский уход за пациентами с пролежнями.
В связи с целью, были поставлены задачи:
Рассмотреть теоретические аспекты появления пролежней, а именно:
— Причины развития пролежней;
— Зоны повышенного риска образования пролежней;
— Стадии развития пролежней;
— Осложнения;
— Диагностика пролежней;
— Лечение пролежней.
Описать практическая деятельность медицинской сестры по уходу за больными с пролежнями, а именно:
— Карта пролежней — зона ответственности медсестры
— Сестринский уход за больным при пролежнях.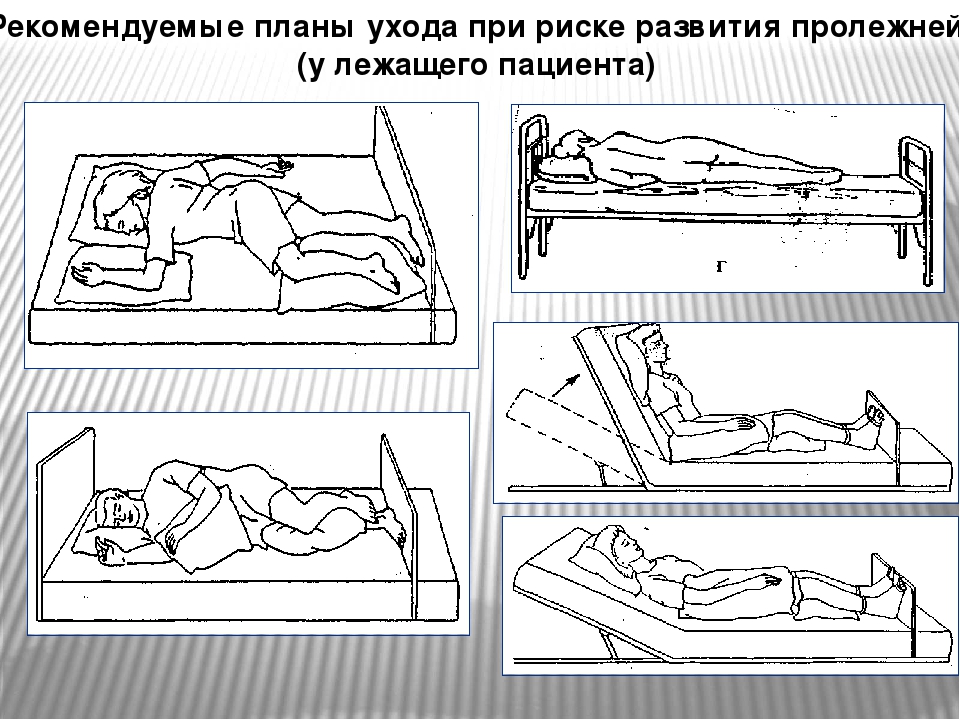
Теоретическая значимость работы заключается в том, что будут рассмотрены такие аспекты, как правила ухода за лежачим больным, профилактика пролежней. Будет исследована информация о том, какие существуют традиционные и современные средства для профилактики пролежней у лежачих больных.
Практическая значимость курсовой работы — знания правильного практического современного ухода за больными с пролежнями, о способах их лечения, а также о современных методиках, позволяющих эффективно справляться с этими повреждениями, помогут мне в дальнейшей трудовой деятельности.
Особенности ухода за пациентами с пролежнями в условиях дневного стационара и на дому
Содержание
1. Введение…………………………………………………………………3
2. Основная часть
2.1. Пролежень, причины и факторы возникновения, локализация, факторы риска……………………………………………………………………..4
2. 2. Стадии пролежней…………………………………………………….6
2. Стадии пролежней…………………………………………………….6
2.3. Лечение пролежней……………………………………………………7
2.4. Особенности ухода за пациентами с пролежнями в условиях дневного стационара и на дому…………………………………………………8
3. Заключение……………………………………………………………12
Приложение № 1 ………………………………………………………..13
Приложение № 2…………………………………………………………14
4. Список используемой литературы…………………………………..15
1.Введение
На мой взгляд, проблема пролежней и их лечения является достаточно актуальной, так как, не смотря на все прогрессы, происходящие в системе здравоохранения, от появления пролежней не застрахован не один больной человек, в особенности ослабленные, тяжелобольные больные люди, прибывающие длительное количество времени в постельном режиме. Не смотря на то, что в наше время существует множество средств и методов по борьбе и профилактики пролежней, количество пациентов с пролежнями не уменьшается, что часто возникает торможение процесса лечения.
Само по себе лечение и уход за больными с пролежнями является не простой задачей для медицинской сестры. А наличие того фактора, что больной находится в условиях дневного стационара или же лечения на дому, существеннее усложняет процесс ухода за пациентом и его выздоровления. Так как, находясь на домашнем лечении, у медицинской сестры нет возможности вести постоянное наблюдение за больным с его основной проблемой и проблемой пролежней в частности, так как обычно, пролежни являются одним из осложнений какого-либо заболевания.
А наличие того фактора, что больной находится в условиях дневного стационара или же лечения на дому, существеннее усложняет процесс ухода за пациентом и его выздоровления. Так как, находясь на домашнем лечении, у медицинской сестры нет возможности вести постоянное наблюдение за больным с его основной проблемой и проблемой пролежней в частности, так как обычно, пролежни являются одним из осложнений какого-либо заболевания.
Отсутствие возможности тотального контроля, за состоянием пациента, не только усложняет процесс ухода за больным, но и ставит под угрозу вообще весь процесс выздоровления больного. Ведь существует такой тип пациентов, которые скептически либо же халатно относятся к назначениям и советам лечащего врача и медицинской сестры. В таком случае пациент может навредить сам себе, усугубив своё и без того не благополучное состояние.
Именно поэтому я хочу более детально изучить в своей реферативной работе все детали и особенности ухода за пациентами с пролежнями в условиях домашнего лечения или пребывания больного на стационаре дневного пребывания.
2. Основная часть
2.1. Пролежень, причины и факторы возникновения, локализация, факторы риска
Пролежень – некроз (омертвение) кожных покровов и мягких тканей, которое происходит в результате постоянного длительного сдавливания их между скелетом человека и поверхностью постели, сопровождающиеся местным нарушением кровообращения и трофики. Пролежни являются одной из главных причин ухудшения состояния и здоровья пациента.
Причины возникновения пролежней: недостаточный уход за ослабленным больным, наличие анемии у пациента, избыточный или маленький вес, недостаточность белков в пище, сухость или чрезмерная влажность кожных покровов, недержание каловых масс или мочи, грубые швы и пуговицы на белье, наличие крошек или мелких предметов в постели, повреждение двигательных центров головного и спинного мозга.
Существует три фактора, которые приводят к образованию пролежней:
1 фактор – давление. В основе возникновения пролежня лежит процесс длительного сдавления мягких тканей, а вместе с ними и сдавление капилляров, которые играют важную функцию в регуляции обмена веществ во всём организма. В результате сдавливания кровеносных сосудов нарушается приток крови к тканям, что ведёт к их ишемии (нарушению питания) и к некрозу, в результате чего и развивается пролежень. Для многих ослабленных пациентов для начала развития пролежней достаточно пролежать в одном положении более 2 часов.
В результате сдавливания кровеносных сосудов нарушается приток крови к тканям, что ведёт к их ишемии (нарушению питания) и к некрозу, в результате чего и развивается пролежень. Для многих ослабленных пациентов для начала развития пролежней достаточно пролежать в одном положении более 2 часов.
2 фактор – трение. Этот фактор вызывает отслаивание рогового слоя кожи, приводя к изъязвлению ее поверхности. Трение возрастает при излишнем увлажнении кожи: при недержании мочи, потоотделении, ношении влажного синтетического нательного белья или располагающиеся на не впитывающих влагу поверхностях (клеенки или нерегулярно меняемые подстилки и/или памперсы).
3 фактор – срезывающия сила (непрямое давление). При этом факторе возникает повреждение и разрушение мягких тканей од воздействием непрямого давления, оно вызывается сдвигом тканей относительно поверхности
Зарегистрируйся, чтобы продолжить изучение работы
. Сдвиг тканей наблюдается , если пациент съезжает в постели с подушек, или подтягивается к изголовью кровати, при неправильной технике перемещения пациента медицинской сестрой или родственниками . Этот фактор может вызвать глубокие повреждения тканей, как и фактор давления. В более серьезных случаях происходит даже разрыв мышечных волокон и лимфатических сосудов, что приводит к образованию глубоких пролежней
Сдвиг тканей наблюдается , если пациент съезжает в постели с подушек, или подтягивается к изголовью кровати, при неправильной технике перемещения пациента медицинской сестрой или родственниками . Этот фактор может вызвать глубокие повреждения тканей, как и фактор давления. В более серьезных случаях происходит даже разрыв мышечных волокон и лимфатических сосудов, что приводит к образованию глубоких пролежней
Локализация пролежней зависит от положения больного (Приложение №1). Обычно, пролежни образуются в местах над костными выступами тела пациента: в области головы, шеи, лопаток, крестца, рёбер, коленей, пяток, седалищного бугра — которые поддаются сдавливанию при длительном лежании, сидении или положении полусидя, полулёжа. Так же стоит отметить, что пролежни могут возникнуть и в результате давления гипсовой повязки, наложенной при переломах или других травмах. Такое расположение возникновения пролежня объясняется тем, что в выше перечисленных местах наименее выражена подкожно-жировая клетчатка, поэтому они быстрее поддаются некротическому процессу.
Факторы риска возникновения пролежней:
— пожилой возраст;
— неврологические заболевания, нарушения чувствительности;
— мышечная атрофия;
— сахарный диабет;
— заболевания сердечно-сосудистой системы;
— аллергические реакции на средства ухода или лекарственные препараты;
— вредные привычки (курение, употребление алкоголя и/или наркотических препаратов).
Бывают так же и случаи, когда у пациентов начинается процесс возникновения пролежней, при том условии, что он не относиться ни к одной из групп факторов риска. Но, в основном, фактор риска в совокупности с факторами развития пролежней, дают тот самый нежелательный эффект с негативными последствиями как для физического так и для эмоционального состояния больного.
2.2. Стадии пролежней
Существует четыре стадии пролежней (Приложение №2):
I стадия пролежня – начальная стадия, характеризующаяся отсутствием нарушений кожных покровов, и наличием стойкой гиперемии, которая не прекращается даже после прекращения давления. Если слегка надавить на пролежень, то место соприкосновения белеет. Именно в этой стадии лечение имеет самые благоприятные прогнозы с полным возобновлением кожных покровов.
Если слегка надавить на пролежень, то место соприкосновения белеет. Именно в этой стадии лечение имеет самые благоприятные прогнозы с полным возобновлением кожных покровов.
II стадия пролежня – может наступить очень быстро, если не предпринять никаких мер при первой стадии. Эта стадия характеризуется поверхностным нарушением целостности кожных покровов с распространением на подкожно-жировую клетчатку и отслойкой эпидермиса. Может выглядеть как лопнувший или надутый пузырёк с жидкостью. Гиперемия на данной стадии так же сохранена. В этой стадии появляется вероятность инфицирования раны.
III стадия пролежня характеризуется некрозом тканей вплоть до мышечного слоя с проникновением некротического процесса в мышцы и фасции. Пролежень выглядит, как открытая рана, из-за чего чаще всего начинается процесс инфицирования с последующим образованием гноя, иногда, который может выделяться из раневой поверхности.
IV стадия пролежня – последняя стадия. Эта стадия характеризуется глубоким некротическим поражением тканей вплоть до сухожилий и костей. Появляется полостная рана с тёмным дном из отмерших тканей, обнажающим нижележащие сухожилия или кости. При этой стадии некротический процесс очень быстро распространяется на здоровую кожу и другие ткани. Требует экстренного хирургического вмешательства.
Появляется полостная рана с тёмным дном из отмерших тканей, обнажающим нижележащие сухожилия или кости. При этой стадии некротический процесс очень быстро распространяется на здоровую кожу и другие ткани. Требует экстренного хирургического вмешательства.
2.3. Лечение пролежней
Мероприятия по лечению пролежней напрямую зависят от стадии пролежня. Рассмотрим более подробно методы лечения пролежней на каждой стадии.
При пролежнях 1 стадии, прежде чем использовать медикаментозное лечение, необходимо обеспечить личную гигиену пациента и его регулярную подвижность в постели. Непосредственно на область пролежня можно использовать мазь «Солкосерил». Окклюзионная повязка с этой мазью позволяет поддерживать необходимую влажность, защитить рану от бактерий и уменьшить трение и болезненные из-за него ощущения. Иногда в комплексе с мазью, лечащий врач назначает солкосерил внутримышечно или внутривенно.
При пролежнях 2 степени, прежде чем наносить какие-либо мази, необходимо продезинфицировать раневую поверхность с помощью хлоргексидина, 3% перекиси водорода или фурацилина
ВЛИЯНИЕ ДЛИТЕЛЬНОСТИ ЗАБОЛЕВАНИЯ ТУБЕРКУЛЕЗНЫМ СПОНДИЛИТОМ НА РАЗВИТИЕ ОСЛОЖНЕНИЙ | Бурлаков
1. Валиев Р.Ш. Иксанов И.Я., Федотова Н.И. Валиев Р.Ш. Эпидемиологическая ситуация по внелегочному туберкулезу в Республике Татарстан. В кн.: Инновационные технологии в организации фтизиатрической и пульмонологической помощи населению: материалы всерос. науч.-практ. конф. СПб., 2011. с. 22.
Валиев Р.Ш. Иксанов И.Я., Федотова Н.И. Валиев Р.Ш. Эпидемиологическая ситуация по внелегочному туберкулезу в Республике Татарстан. В кн.: Инновационные технологии в организации фтизиатрической и пульмонологической помощи населению: материалы всерос. науч.-практ. конф. СПб., 2011. с. 22.
2. Кульчавеня Е.В., Жукова И.И., Кавешникова Е.Ю. и др. Динамика заболеваемости экстраторакальными формами туберкулеза в Сибири и на Дальнем Востоке. В кн.: Совершенствование медицинской помощи больным туберкулезом: материалы всерос. науч.-практ. конф. СПб., 2010. с. 52.
3. Левашев Ю.Н., Гришко А.Н., Шеремет А.В. и др. Современные эпидемиологические тенденции внелегочного туберкулеза. В кн.: Актуальные вопросы выявления, диагностики и лечения внелегочного туберкулеза: матер. науч. всерос. науч.-практ. конф. — СПб., 2006. — С. 23.
4. Мирзоев С.О., Сулайманов И.И., Юсупов Е.Ю. и др. Радикальное хирургическое лечение осложненных форм туберкулеза поясничного отдела позвоночника. В кн.: Актуальные вопросы лечения туберкулеза различных локализаций: труды всерос. науч.-практ. конф. СПб., 2008. с. 153.
Мирзоев С.О., Сулайманов И.И., Юсупов Е.Ю. и др. Радикальное хирургическое лечение осложненных форм туберкулеза поясничного отдела позвоночника. В кн.: Актуальные вопросы лечения туберкулеза различных локализаций: труды всерос. науч.-практ. конф. СПб., 2008. с. 153.
5. Мурусманов В.Х., Назиров П.Х., Джураев Б.М. Особенности клинического течения резистентных форм туберкулеза позвоночника. В кн.: Совершенствование медицинской помощи больным туберкулезом: матер. всерос. науч.-практ. конф. СПб., 2010. с. 215.
6. Мушкин А.Ю., Куклин Д.В., Першин А.А. Задняя инструментальная фиксация позвоночника при туберкулезном спондилите. В кн.: Хирургическое лечение костно-суставного туберкулеза. СПб., 2008. с. 157.
7. Мушкин А.Ю., Першин А.А., Евсеев В.А. и др. Вторичные специфические осложнения после операций при костно-суставном туберкулезе у детей. В кн.: Совершенствование медицинской помощи больным туберкулезом: матер. всерос. науч.-практ. конф. СПб., 2010. с. 285.
В кн.: Совершенствование медицинской помощи больным туберкулезом: матер. всерос. науч.-практ. конф. СПб., 2010. с. 285.
8. Назаров С.С., Олейник В.В. Влияние лекарственно устойчивых МБТ на распространенность и течение туберкулезного спондилита. В кн.: Совершенствование медицинской помощи больным туберкулезом: матер. всерос. науч.-практ. конф. СПб., 2010. с. 218.
9. Перецманос Е.О. Причины появления инвалидизирующих форм туберкулезного спондилита. Проблемы туберкулеза. 2002;(8)6-7.
10. Перецманос Е.О., Лавров В.Н., Салтыкова М.Е. Ошибки и сложности в диагностики туберкулезных спондилитов. В кн.: Актуальные вопросы выявления, диагностики и лечения внелегочного туберкулеза: труды всерос. науч.-практ. конф. СПб., 2006. с. 151.
11. Рогожина Н.А., Лямина Е.Л. Внелегочный туберкулез в Республике Мордовия. В кн.: Материалы VII Рос. съезда фтизиатров. М., 2003. с.187.
Рогожина Н.А., Лямина Е.Л. Внелегочный туберкулез в Республике Мордовия. В кн.: Материалы VII Рос. съезда фтизиатров. М., 2003. с.187.
12. Сердобинцев М.С., Олейник В.В. Современная организация хирургической помощи и диспансерное наблюдение больных костно-суставным туберкулезом. В кн.: Хирургическое лечение костно-суставного туберкулеза. СПб., 2008. с. 17.
13. Сердобинцев М.С., Коваленко К.Н. Хирургическое лечение туберкулезного артрита. В кн.: Хирургическое лечение костно-суставного туберкулеза. СПб., 2008. с. 91.
какие бывают и как выбрать лучший противопролежневый матрас?
Пролежни — одна из самых серьезных опасностей, которые грозят лежачему больному, а их профилактика — очень важная часть ухода за малоподвижными пациентами. Качественный противопролежневый матрас позволяет решить эту проблему. Такой матрас не просто предупреждает возникновение пролежней, снижая давление на определенные участки тела, чтобы кровь свободно циркулировала в капиллярах, — он помогает мышцам расслабиться и предотвращает боль и дискомфорт, а это положительно сказывается на качестве сна и в конечном итоге на общем состоянии человека. Как правильно выбрать противопролежневый матрас, который будет выполнять свои функции в полной мере?
Такой матрас не просто предупреждает возникновение пролежней, снижая давление на определенные участки тела, чтобы кровь свободно циркулировала в капиллярах, — он помогает мышцам расслабиться и предотвращает боль и дискомфорт, а это положительно сказывается на качестве сна и в конечном итоге на общем состоянии человека. Как правильно выбрать противопролежневый матрас, который будет выполнять свои функции в полной мере?
Выбираем вид противопролежневого матраса: шаг 1
Все противопролежневые матрасы можно разделить на две группы — статичные и динамические. У них разный принцип работы и различные показания.
Статичные матрасы во многом похожи на обычные ортопедические модели. Они подстраиваются под форму тела пациента, снижая давление на самые проблемные точки — пятки, лодыжки, ягодицы, плечи. Чаще всего наполнителем таких матрасов служит пенополиуретан, хотя на рынке есть модели с ячеистой структурой и гелевым наполнителем.
Статичные противопролежневые матрасы подойдут пациентам, которые проводят в кровати много времени, но все же иногда встают и могут передвигаться. В подобных случаях статичный противопролежневый матрас служит профилактической мерой.
В подобных случаях статичный противопролежневый матрас служит профилактической мерой.
Динамические противопролежневые матрасы обладают совершенно иной конструкцией. Они состоят из полых секций, в которые при помощи специального компрессора нагнетается воздух. Давление в ячейках постоянно меняется, за счет чего возникает мягкий массажный эффект.
Динамические матрасы подходят пациентам, которые не могут вставать с постели и двигаться, и применяются не только для профилактики, но и в составе комплексного лечения пролежней. Такие матрасы, в зависимости от конструкции секций, бывают ячеистыми и трубчатыми. В описании некоторых моделей указывается, что они оснащены функцией статики (статического режима).
Это важно!
Если планируется на время остановить массаж, стоит заранее подумать о моделях с функцией статики. Данная опция необходима, чтобы переводить систему в режим покоя без отключения от сети.
Определяемся с конструкцией — ячеистый или трубчатый? Шаг 2
При выборе динамического матраса необходимо определиться с его конструкцией.
Ячеистый матрас, как нетрудно догадаться, состоит из множества небольших ячеек, которые сообщаются между собой и по виду напоминают соты. Они наполняются воздухом, который нагнетает компрессор, и, надуваясь и сдуваясь, обеспечивают массажный эффект. Ячеистые матрасы являются хорошей профилактикой пролежней, но также используются для облегчения состояния больных, у которых уже появились пролежни легкой и средней степени. Однако у ячеистых матрасов есть ограничение — они не предназначены для пациентов с весом более 120 кг.
Трубчатый матрас состоит из ряда поперечных баллонов. Каждый баллон имеет форму цилиндра. Компрессор гонит воздух, попеременно надувая баллоны, и это обеспечивает более интенсивный массажный эффект. Трубчатый противопролежневый матрас подходит пациентам, чей вес превышает 120 кг, и тем, у кого есть пролежни средней и тяжелой степени.
Оцениваем модели противопролежневых матрасов с обдувом и без: шаг 3
Поверхность некоторых динамических матрасов имеет множество микроскопических отверстий — лазерную перфорацию. Это обеспечивает вентиляцию, что особенно важно для обильно потеющих пациентов.
Это обеспечивает вентиляцию, что особенно важно для обильно потеющих пациентов.
Матрасы с обдувом дают дополнительный комфорт и позволяют коже оставаться сухой, снижая риск развития пролежней.
Учитываем вес больного и размер кровати: шаг 4
Очень важно правильно определить размер матраса. Он может быть немного меньше кровати, однако абсолютно недопустимо, чтобы матрас свешивался с ее края. Это не позволит воздуху циркулировать нормально, и эффективность матраса снизится.
Поэтому перед покупкой следует узнать размеры кровати, а также рост пациента. Длина матраса должна быть минимум на 30 см больше роста больного.
Вес больного — еще один фактор, на который нужно обратить пристальное внимание. Чем больше весит пациент, тем крупнее должны быть секции динамического матраса. Если человек весит 120 кг, мелкие ячейки малоэффективны, а вот крупные баллоны трубчатого матраса могут оказать нужное воздействие.
На заметку
Если вес больного близок к максимальной грузоподъемности противопролежневого матраса, лучше выбрать модель, рассчитанную на больший вес.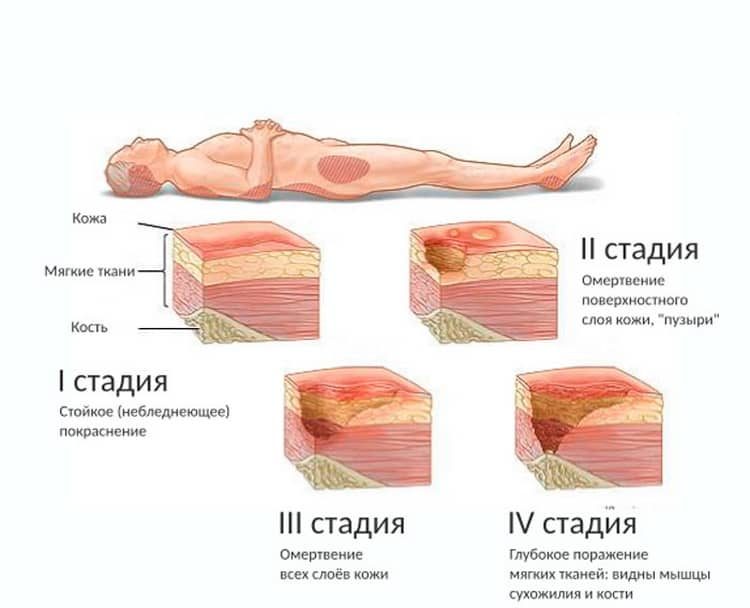 Например, для пациента весом 110 кг предпочтителен трубчатый матрас, хотя технически подходит и ячеистый.
Например, для пациента весом 110 кг предпочтителен трубчатый матрас, хотя технически подходит и ячеистый.
Противопролежневый матрас укладывается сверху на обычный. Компрессор, которыми снабжены динамические модели, фиксируется на спинке кровати или ее бортике так, чтобы трубки, по которым поступает воздух, не сгибались, а у обслуживающего персонала был свободный доступ к регуляторам компрессора — давление в матрасе иногда необходимо корректировать.
Правильно подобранный противопролежневый матрас обеспечивает лежачему больному комфорт и спокойный сон, помогает разгрузить мускулатуру и препятствует нарушениям кровообращения. Пожалуй, это самое простое средство профилактики пролежней, при этом вполне доступное по цене, особенно если выбирать среди продукции российских производителей.
* Цены действительны на август 2020 года. Материал не является публичной офертой.
«Сверху вниз» и «снизу вверх»
162 Indian J. Surg. (Июль-август 2008 г.) 70: 161–168
Surg. (Июль-август 2008 г.) 70: 161–168
123
2,5–24% у пациентов в домах престарелых и 17% у взрослых в сообществе
[3].
Основными факторами риска являются состояния, которые приводят к
пациенту, который прикован к постели, страдает недержанием и не может поворачиваться на
бок. Факторы риска перечислены ниже [1, 3].
Местные факторы риска:
• Нереализованное давление (лежа в одном положении> 2 часов)
• Капиллярная окклюзия и нарушение лимфатического дренажа
оттока
• Срезающая сила (усугубляется возвышением головной части
> 45 °)
• Повышенная температура и влажность (загрязнение постели из-за
из-за недержания, плохого ухода, плохой вентиляции)
Системные факторы риска:
• Старение
• Снижение подвижности (переломы, параплегия, кома,
серьезная операция )
• Плохое питание (гипопротеинемия, недостаточное пероральное потребление)
• Артериальные заболевания и гипотензия
«Сверху вниз» и «снизу вверх»
Наше понимание того, почему и как возникают пролежни, далековато от
. полный.Не существует удовлетворительной животной или био-
полный.Не существует удовлетворительной животной или био-
механической модели, которая могла бы помочь исследованию. По сравнению с людьми у
лабораторных животных с плотной кожей, например свиньи, развиваются пролежни
при низком давлении, в то время как у животных с дряблой кожей, таких как крысы,
пролежни появляются при высоком давлении;
Большинство лабораторных животных имеют толстый защитный волосяной покров
, которого нет у людей. Эти модели на животных не отражают анатомию или физиологию кожи человека
.Наше понимание
пролежней основано в основном на экспериментах, проведенных на собаках
(борзые собаки особенно уязвимы к давлению
образование язв из-за их специфической структуры тела)
Kosiak et al, начиная с 1959. Их попытка была первой попыткой. to
понять, как возникают пролежни, и поэтому называется
«краеугольным камнем современных исследований пролежней» [3, 4].
Комбинация давления, сдвига и трения создает
пролежней. Считается, что давление и ишемия являются центральными в этиогенезе пролежней; они усложняются сдвигающими силами
Считается, что давление и ишемия являются центральными в этиогенезе пролежней; они усложняются сдвигающими силами
из-за трения. Хроническая влажность кожи
еще больше усугубляет эту ситуацию, способствуя заселению поврежденной кожи
бактериями, в основном анаэробными [5, 6].
Мягкие ткани и кожа над костными выступами имеют тену-
кровоснабжение. Тонкостенные проникающие артерии выходят из
кости и проходят вверх через мышцу и глубокую
фасцию, образуя анастомозы в более глубоком слое подкожной ткани
и в дерме.Филиалы, откуда поставляют
вышележащей кожи. Когда пациент ложится на твердую поверхность, кожа
сжимается между костным выступом и поверхностью
под ним. Это создает необычно высокое сжатие «тканевого давления» внутри кожи и подкожных тканей.
Такое высокое тканевое давление превышает давление наполнения капилляров
в мягких тканях (около 32 мм рт. Ст.), Закупоривая кожные капилляры
и вызывает ишемию, если не снимается. Трение из-за
Трение из-за
слоев кожи, скользящих друг по другу, создает «сдвиговые напряжения
» внутри сжатой ткани и усложняет дело
, разрывая тонкие кровеносные сосуды [6]. Давление внутри кожной ткани суб-
невозможно измерить клинически, поэтому вместо
давление давления на поверхность кожи (между кожей и слоем
под ней) измеряется с помощью датчика для измерения давления
; это называется «межфазным давлением» [3–6].
В экспериментах свидетельство повреждения мягких тканей возникает у
собак, если давление на границе раздела 70 мм рт. Ст. Поддерживается в течение 2
часов или более [5]. Нет никаких исследований на людях, но оно основано на приведенных выше данных,
основано на том, что межфазное давление 60 мм рт. Здоровые пациенты должны переходить на другую сторону в течение этого времени
самостоятельно, снимая давление и предотвращая повреждение тканей
.Этот простой защитный механизм недоступен для бессознательного или парализованного пациента
, более того, пациенты
часто намеренно парализованы в отделениях интенсивной терапии, чтобы облегчить механическую вентиляцию легких.
Старая этиологическая теория Kosiak et al. Называла «от верха к
снизу» теория была простой моделью. Считалось, что
ишемия из-за компрессионной окклюзии дермального капилляра —
-е годы в первую очередь приводит к потере вышележащего эпидермиса, вызывая периферическую язву
, которая становится глубже, чем компрессионная ишемия
подлежащей ткани препятствует заживлению [ 4, 5].Эксперименты
не подтвердили эту теорию. В ходе исследований на животных было отмечено
, что пролежни развиваются первыми в подкожных тканях —
крови. Также было обнаружено, что мышцы и подкожная ткань
более уязвимы для компрессионной ишемии и некроза
, чем эпидермис и дерма, которые могут выдерживать более
давлений сжатия до 150 мм рт. Ст. Без видимых повреждений [3–7] .
Другая теория, называемая теорией «снизу вверх», была предложена
для объяснения этих открытий, но
имеет мало научных доказательств. Он предполагает, что напряжение сдвига из-за трения
Он предполагает, что напряжение сдвига из-за трения
разрывает тонкие сосуды на стыке кости и мягкой ткани. Следует отметить, что виновником этой теории является трение, а не сжатие
. С сосудами следует оторванная ишемия
; Первыми умирают мягкие ткани рядом с костью. Развивающийся абсцесс
затем прорывается на поверхность кожи с перемещением
[7]. Эта теория не может объяснить, почему около
пролежней являются поверхностными язвами.
Для выявления пролежней и оценки степени их тяжести лица, осуществляющие уход за больными
, должны полагаться на клинические признаки. Клиническое значение двух теорий
, упомянутых ранее, очень важно. Теория «сверху вниз —
томов» утверждает, что для раннего обнаружения пролежней необходимо раннее доказательство ишемии кожи, а именно. эритема, почернение или гладкость
блеск важен, и его следует искать для
, однако теория «снизу вверх» гласит, что ранние изменения
происходят в глубоких слоях (подкожной клетчатке), поэтому при пальпации до
обнаруживается необычное смягчение или уплотнение над костными выступами
Инфицированные пролежни у пожилых людей | Клинические инфекционные болезни
Аннотация
Пролежни у пожилых людей могут вызвать значительную заболеваемость и смертность и являются серьезным экономическим бременем для системы здравоохранения. Профилактика должна быть конечной целью лечения пролежней и требует понимания патофизиологии, приводящей к пролежням, и средств снижения как внутренних, так и внешних факторов риска. Клинические проявления разнообразны, и раннее распознавание требует низкого порога подозрения. Клиническое обследование часто недооценивает степень поражения глубоких тканей, и его результаты неадекватны для выявления сопутствующего остеомиелита. Микробиологические данные, полученные из глубокой биопсии тканей, полезны для направления противомикробной терапии, но их недостаточно в качестве единственного критерия для диагностики инфекции.Визуализирующие исследования, такие как компьютерная томография и магнитно-резонансная томография, полезны, но биопсия кости и гистопатологическая оценка остаются «золотым стандартом» для выявления остеомиелита. Целями лечения пролежней должны быть устранение инфекции, содействие заживлению ран и установление эффективного инфекционного контроля.
Профилактика должна быть конечной целью лечения пролежней и требует понимания патофизиологии, приводящей к пролежням, и средств снижения как внутренних, так и внешних факторов риска. Клинические проявления разнообразны, и раннее распознавание требует низкого порога подозрения. Клиническое обследование часто недооценивает степень поражения глубоких тканей, и его результаты неадекватны для выявления сопутствующего остеомиелита. Микробиологические данные, полученные из глубокой биопсии тканей, полезны для направления противомикробной терапии, но их недостаточно в качестве единственного критерия для диагностики инфекции.Визуализирующие исследования, такие как компьютерная томография и магнитно-резонансная томография, полезны, но биопсия кости и гистопатологическая оценка остаются «золотым стандартом» для выявления остеомиелита. Целями лечения пролежней должны быть устранение инфекции, содействие заживлению ран и установление эффективного инфекционного контроля.
Пролежни имеют важные последствия как для пациентов, так и для системы здравоохранения. Они могут вызывать сильную или непереносимую боль, подвержены инфекциям и связаны с высокими показателями смертности [1].Они также ложатся значительным экономическим бременем на систему здравоохранения. В исследовании 1996 года дополнительные затраты на пролежневую язву (в долларах США) составляли 2731 доллар [2], и эта стоимость была значительно выше (59 000 долларов), если пролежневая язва была связана с остеомиелитом [3]. В Нидерландах лечение пролежней составляет> 1% от общего бюджета здравоохранения [4].
Они могут вызывать сильную или непереносимую боль, подвержены инфекциям и связаны с высокими показателями смертности [1].Они также ложатся значительным экономическим бременем на систему здравоохранения. В исследовании 1996 года дополнительные затраты на пролежневую язву (в долларах США) составляли 2731 доллар [2], и эта стоимость была значительно выше (59 000 долларов), если пролежневая язва была связана с остеомиелитом [3]. В Нидерландах лечение пролежней составляет> 1% от общего бюджета здравоохранения [4].
Эпидемиология и факторы риска
Пролежни — это участки некроза, вызванные сжатием между костными выступами и внешними поверхностями.Повреждение может быть относительно незначительным или может привести к массивному разрушению более глубоких тканей, что может вызвать значительную заболеваемость и смертность. Заболеваемость и распространенность пролежней зависит от используемого определения пролежней и исследуемой популяции пациентов. Национальная консультативная группа по пролежням классифицировала пролежни по 4 стадиям [5]:
Национальная консультативная группа по пролежням классифицировала пролежни по 4 стадиям [5]:
Стадия I: Неуплывающаяся эритема неповрежденной кожи.
Стадия II: потеря частичной толщины эпидермиса или дермы; Поражения могут проявляться в виде ссадин, волдырей или поверхностных язв.
Стадия III: потеря кожи на всю толщину, которая может распространяться на фасцию, но не через нее; язва может быть подорвана.
Стадия IV: потеря кожи на всю толщину с вовлечением более глубоких структур, таких как мышцы, кости или суставы.
Среди жителей домов престарелых распространенность пролежней, отнесенных ко II стадии и выше, составляет 1,2–11,3% [1]. В одном продольном исследовании у 17% лиц, госпитализированных в дома престарелых, на момент госпитализации были пролежни [6]. Среди лиц, у которых на момент поступления не было пролежней, риск развития пролежней после госпитализации составил 13% в первый год после поступления и 21% — на второй год [6].С другой стороны, канадское исследование показало, что за двухлетний период заболеваемость составила всего ∼3% [7]. В исследовании 74 учреждений длительного ухода, проведенном Департаментом по делам ветеранов, частота новых пролежней сильно различалась от учреждения к учреждению и составляла от 0% до 10,9% в течение 6 месяцев [8]. При сравнении заболеваемости пролежнями в разных учреждениях было обнаружено, что состав пациентов является важной переменной. Среди пациентов, госпитализированных в отделения неотложной помощи без пролежней, 11.У 2% пациентов в возрасте 70–79 лет и у 34% пациентов в возрасте старше 90 лет в конечном итоге развиваются пролежни [9]. Начало развития пролежней произошло в среднем через 9 дней после поступления в больницу.
В исследовании 74 учреждений длительного ухода, проведенном Департаментом по делам ветеранов, частота новых пролежней сильно различалась от учреждения к учреждению и составляла от 0% до 10,9% в течение 6 месяцев [8]. При сравнении заболеваемости пролежнями в разных учреждениях было обнаружено, что состав пациентов является важной переменной. Среди пациентов, госпитализированных в отделения неотложной помощи без пролежней, 11.У 2% пациентов в возрасте 70–79 лет и у 34% пациентов в возрасте старше 90 лет в конечном итоге развиваются пролежни [9]. Начало развития пролежней произошло в среднем через 9 дней после поступления в больницу.
Факторы риска развития пролежней могут быть внутренними или внешними. Ограниченная подвижность и плохое питание — самые сильные внутренние предикторы образования пролежней. Недержание, пожилой возраст, сахарный диабет, инсульт, белая раса, кожные аномалии и мужской пол также были вовлечены в многомерный анализ в некоторых исследованиях [1].Внешние факторы включают давление, трение, напряжение сдвига и влажность; из них наиболее важным является давление.
Обратная зависимость между степенью внешнего давления и временем, необходимым для повреждения ткани, была продемонстрирована на нескольких моделях животных (рис. 1) [10]. Пациент, лежащий на больничном матрасе, может создавать давление 45–75 мм рт. Ст. На такие костные выступы, как крестец, большие вертела и пятки, где обычно образуются пролежни (рис. 2).Если это давление поддерживается в течение 3–4 часов, давление капиллярной перфузии в глубоких тканях будет превышено (по оценкам, 20–30 мм рт. Ст.), И могут возникнуть пролежни [11]. Важно понимать, что давление является самым высоким на границе раздела мышцы / кости, и что жир и мышцы более восприимчивы к повреждениям, связанным с давлением, чем кожа. Таким образом, появление видимого поражения кожи часто приводит к недооценке степени поражения глубоких тканей (рис. 3).
Рисунок 1
Обратная зависимость давления от времени при образовании пролежней в экспериментальных условиях на животной модели.Из [11].
Рисунок 1
Обратная зависимость давления от времени при образовании пролежней в экспериментальных условиях на животной модели.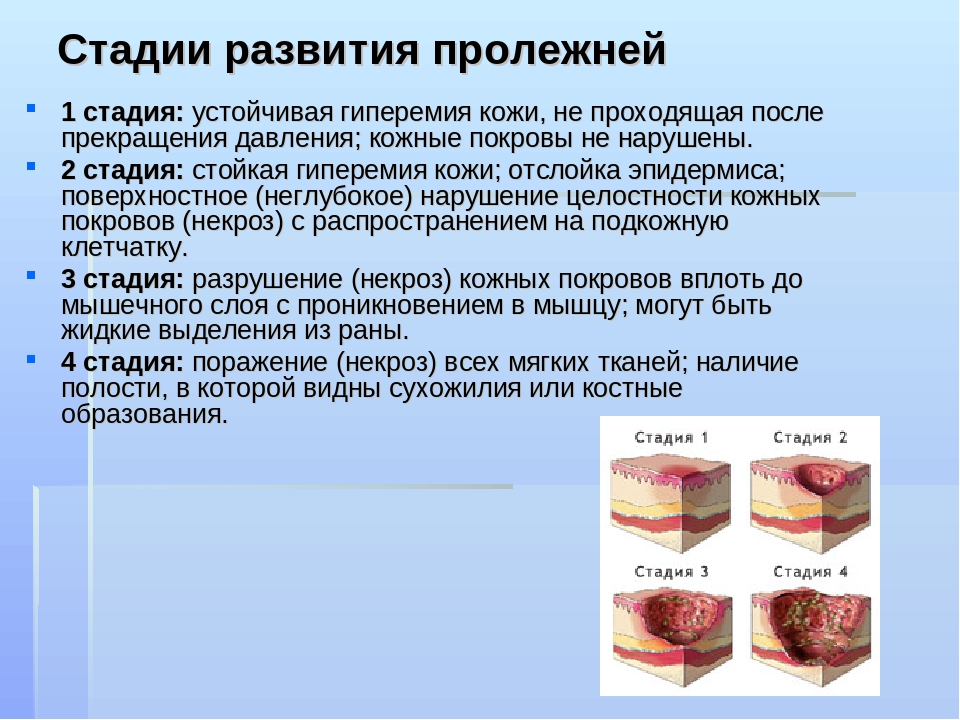 Из [11].
Из [11].
Рисунок 2
Распространенные места пролежней (заштрихованные участки) в положении лежа и на спине. Из [10].
Рисунок 2
Распространенные места пролежней (заштрихованные участки) в положении лежа и на спине. Из [10].
Рисунок 3
Давление на любой костный выступ передается через промежуточные ткани к поверхности кожи в виде трехмерного конусообразного градиента, при этом наибольшее давление возникает на широкой поверхности кости, а давление уменьшается по направлению к поверхности кожи.Таким образом, появление видимого поражения кожи часто приводит к недооценке степени поражения глубоких тканей. Из [10].
Рисунок 3
Давление на любой костный выступ передается через промежуточные ткани на поверхность кожи в виде трехмерного конусообразного градиента, при этом наибольшее давление происходит на широкой поверхности кости, а давление на поверхность кожи уменьшается. . Таким образом, появление видимого поражения кожи часто приводит к недооценке степени поражения глубоких тканей.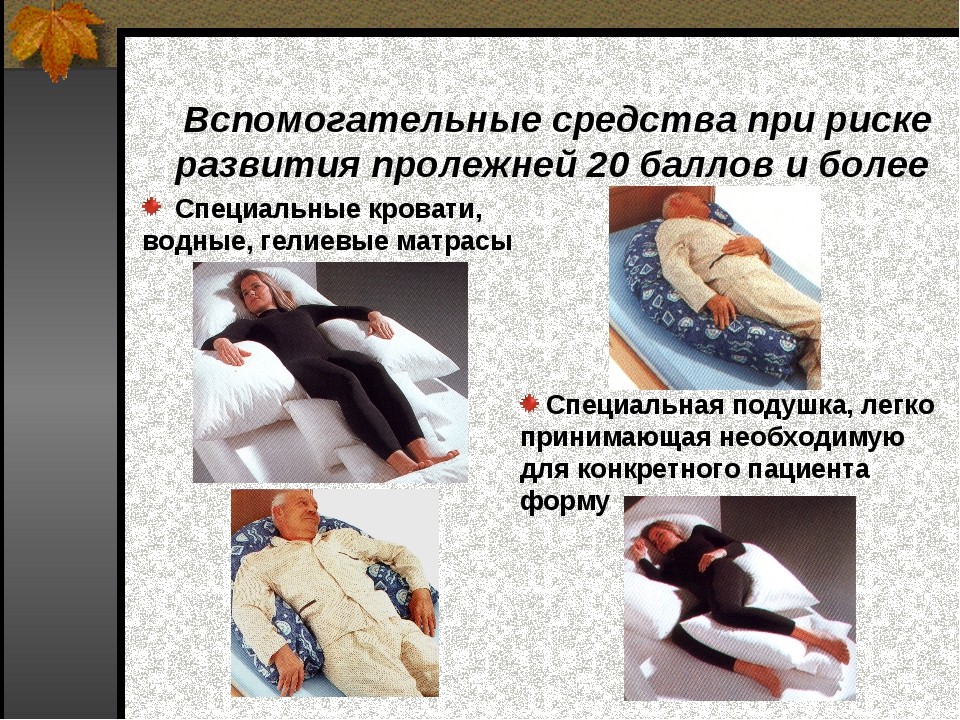 Из [10].
Из [10].
Напряжение трения и сдвига может возникнуть, когда пациента тащат по поверхности или ставят с изголовьем кровати в поднятом положении. Трение может повредить поверхностную кожу, а напряжение сдвига может защемить более глубокие сосуды, что приведет к усилению ишемии. Язвы, вызванные напряжением сдвига, могут иметь обширный некроз глубоких тканей и могут быть намного хуже, чем можно предположить при внешнем осмотре. Влага, например, вызванная недержанием, может в 5 раз увеличить риск развития пролежней.Он также может служить источником бактериального заражения.
Инфицированные пролежни
Эпидемиология инфекции пролежней недостаточно хорошо описана. В одном проспективном исследовании 16 пациентов с пролежнями, которые наблюдались в течение 2184 дней, частота инфицирования составила 1,4 случая на 1000 пациенто-язвенно-дней [7]. Исследование точечной распространенности показало, что 6% из 532 жителей домов престарелых получали лечение от инфицированных пролежней [12]. Из-за разнообразных клинических проявлений низкий порог подозрения важен для распознавания инфекции, связанной с пролежнями.Подход к лечению потенциально инфицированных пролежней требует клинической оценки и суждения, микробиологической оценки, визуализационных исследований и гистопатологического исследования образцов глубокой биопсии тканей.
Из-за разнообразных клинических проявлений низкий порог подозрения важен для распознавания инфекции, связанной с пролежнями.Подход к лечению потенциально инфицированных пролежней требует клинической оценки и суждения, микробиологической оценки, визуализационных исследований и гистопатологического исследования образцов глубокой биопсии тканей.
Клиническая оценка
Клиническая оценка пролежней начинается с выявления пациентов, относящихся к группе риска, и осмотра на предмет ранних признаков образования пролежней в анатомических областях, где такие язвы встречаются чаще всего (рис. 2).Тщательное клиническое обследование имеет решающее значение для выявления пролежней, которые могут служить скрытым очагом инфекции. Полезно распознать типичные признаки поражения мягких тканей, такие как тепло, эритема, местная болезненность, гнойные выделения и наличие неприятного запаха. Однако из-за сопутствующих заболеваний и преклонного возраста системные признаки, такие как лихорадка и лейкоцитоз, могут быть минимальными или отсутствовать, и даже местные признаки воспаления могут быть неочевидными [13].
Остеомиелит, связанный с пролежнями, нелегко диагностировать клинически.В исследовании 36 пациентов с подозрением на остеомиелит, связанный с пролежнями, точность клинического обследования составила всего 53%, чувствительность — 33%, а специфичность — 60% [14]. Даже наличие незаживающей раны или обнаженной кости не всегда указывало на лежащий в основе остеомиелит.
Проявления инфекции при пролежнях могут быть очень разнообразными. Отсроченное заживление ран может быть единственным признаком инфекции, которая может произойти в присутствии> 10 6 микроорганизмов на грамм ткани [13].Более серьезные проявления инфекции — остеомиелит и бактериемия. Остеомиелит может проявляться в виде плохо заживающей раны с системными проявлениями или без них, такими как лихорадка, лейкоцитоз и другие признаки сепсиса. Напротив, бактериемия, вызванная инфицированными пролежнями, обычно проявляется признаками системной воспалительной реакции, включая лихорадку, озноб, спутанность сознания и гипотонию, а уровень смертности среди пациентов с бактериемией из-за инфицированных пролежней приближается к 50% [15].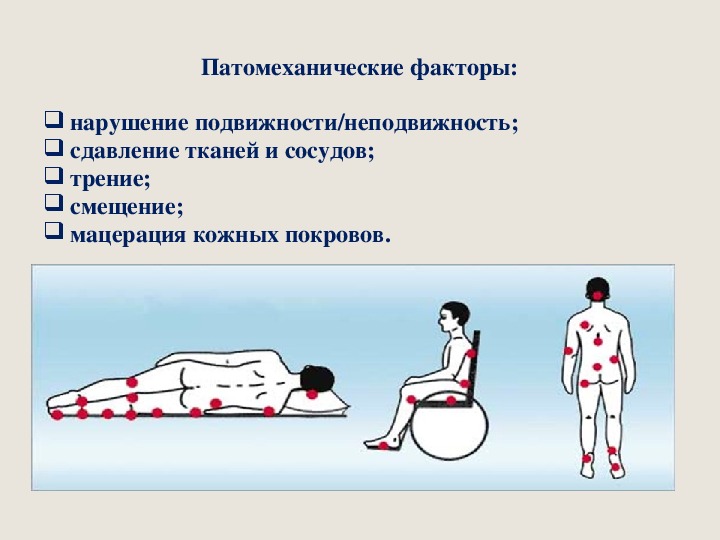
Микробиологическая оценка
В исследовании 23 пациентов, прошедших последовательную оценку, бактериологические данные для клинически инфицированных пролежней были оценены как с помощью аэробных, так и анаэробных методов культивирования и специальной транспортировки образцов [16]. Было выделено в среднем 4 изолята (3 аэроба и 1 анаэроб). Бактериемия была чрезвычайно распространена (79%) среди этих пациентов с проявлениями сепсиса. Аэробы чаще выделяли из язв, чем анаэробы, но в два раза больше анаэробов было извлечено из культур образцов крови, полученных от 19 пациентов с бактериемией.Изоляты, извлеченные из язвы, включали Proteus mirabilis, Escherichia coli , энтерококки, стафилококки и видов Pseudomonas . Анаэробные изоляты включали видов Peptostreptococcus , Bacteroides fragilis и Clostridium perfringens . Преобладающими изолятами бактериемии были B. fragilis, Peptostreptococcus видов, P. mirabilis и Staphylococcus aureus . В 41% случаев бактериемия была полимикробной.В 5-летнем проспективном исследовании бактериемии среди пациентов учреждения длительного ухода Muder et al. [17] сообщили, что инфицированные пролежни были второй ведущей причиной бактериемии (ведущей причиной была инфекция мочевыводящих путей) и наиболее вероятным источником полимикробной бактериемии. Таким образом, посев крови явно очень важен в первоначальной микробиологической оценке всех пациентов с подозрением на инфекцию, связанную с пролежнями.
mirabilis и Staphylococcus aureus . В 41% случаев бактериемия была полимикробной.В 5-летнем проспективном исследовании бактериемии среди пациентов учреждения длительного ухода Muder et al. [17] сообщили, что инфицированные пролежни были второй ведущей причиной бактериемии (ведущей причиной была инфекция мочевыводящих путей) и наиболее вероятным источником полимикробной бактериемии. Таким образом, посев крови явно очень важен в первоначальной микробиологической оценке всех пациентов с подозрением на инфекцию, связанную с пролежнями.
Задача микробиологической оценки — отличить бактериальную инвазию от колонизации.Культуры крови или посевы образцов глубокой тканевой биопсии обычно более клинически значимы, чем посевы образцов поверхностных мазков или аспирации пролежней. В одном исследовании положительные результаты были получены для 97% посевов образцов поверхностных мазков по сравнению с 43% аспираций и 63% культур образцов глубокой тканевой биопсии [18]. Согласованность между различными видами бактерий, идентифицированными при биопсии, и теми, которые были идентифицированы при аспирации и посеве мазков, была низкой. Был сделан вывод, что посев мазков привел к слишком большому количеству ложноположительных результатов и что аспирация была слишком нечувствительной для общего использования. В другом исследовании сравнивали биопсию глубоких тканей с аспирацией дренирующих пролежней [19]. В этом исследовании 1 мл стерильного физиологического раствора промывали краю раны и массировали эту область перед аспирацией. По сравнению с биопсией глубоких тканей, этот метод имел чувствительность 93% и специфичность 99% [19]. Подобные виды были идентифицированы с помощью ирригационно-аспирационной биопсии.Однако аспирированные образцы клинически незараженных язв также содержат бактерии в 30% случаев [7].
Был сделан вывод, что посев мазков привел к слишком большому количеству ложноположительных результатов и что аспирация была слишком нечувствительной для общего использования. В другом исследовании сравнивали биопсию глубоких тканей с аспирацией дренирующих пролежней [19]. В этом исследовании 1 мл стерильного физиологического раствора промывали краю раны и массировали эту область перед аспирацией. По сравнению с биопсией глубоких тканей, этот метод имел чувствительность 93% и специфичность 99% [19]. Подобные виды были идентифицированы с помощью ирригационно-аспирационной биопсии.Однако аспирированные образцы клинически незараженных язв также содержат бактерии в 30% случаев [7].
Результаты посева также следует интерпретировать с осторожностью в случаях остеомиелита. В исследовании 36 пациентов с длительно незаживающими пролежнями только у 17% пациентов были обнаружены гистопатологические доказательства хронического остеомиелита [14]. У этих пациентов были положительные результаты посева образцов костной биопсии, но также у 73% пациентов без гистологических признаков остеомиелита.
На основании вышеупомянутой информации можно сделать вывод, что (1) культуры из поверхностных мазков обычно отражают колонизацию, а не инфекцию и не являются клинически полезными, (2) аспирации иглой трудно интерпретировать и либо не должны использоваться, либо должны следует интерпретировать с осторожностью, и (3) результаты посевов сами по себе, даже результаты посевов костей или посевов других образцов глубокой биопсии тканей, не должны использоваться в качестве единственного критерия инфекции без клинических или гистопатологических свидетельств инфекции.
Исследования изображений
Визуализирующие исследования полезны при оценке пролежней для определения наличия остеомиелита и определения степени поражения глубоких тканей.
Обычная рентгенография . Обычные рентгенограммы играют ограниченную роль в оценке пролежней. Костные изменения, такие как реактивные изменения надкостницы и гетеротопическое образование новой кости, обычно связанное с остеомиелитом, также могут присутствовать при неинфицированных пролежнях. Кроме того, литические костные поражения редко наблюдаются в случаях остеомиелита, связанного с пролежнями [14]. Синограммы могут быть полезны для определения степени язвы, но их ценность, вероятно, уменьшилась с появлением КТ и МРТ.
Кроме того, литические костные поражения редко наблюдаются в случаях остеомиелита, связанного с пролежнями [14]. Синограммы могут быть полезны для определения степени язвы, но их ценность, вероятно, уменьшилась с появлением КТ и МРТ.
КТ и МРТ . CT может быть более полезным для определения степени глубокого повреждения мягких тканей, связанного с пролежнями. Несмотря на свою высокую специфичность, КТ имеет относительно низкую чувствительность для диагностики ассоциированного остеомиелита (11%) [20].МРТ более полезна для выявления остеомиелита, связанного с пролежнями. В исследовании 42 пациентов с пролежнями, связанными с повреждениями спинного мозга, МРТ продемонстрировала наличие остеомиелита с чувствительностью 98% и специфичностью 89% по сравнению с эталонным стандартом биопсии кости (для 32 пациентов) и клиническим наблюдением. -вверх (на 10 дополнительных пациентов) [21]. Одно предостережение заключается в том, что распространенность остеомиелита в исследовании была чрезвычайно высокой (47 из 59 исследований), и это могло повлиять на интерпретацию результатов. Эффективность МРТ для выявления остеомиелита, связанного с пролежнями, в группах населения с более низкой распространенностью заболевания или у пожилых пациентов остается неясной и требует дальнейшего изучения.
Эффективность МРТ для выявления остеомиелита, связанного с пролежнями, в группах населения с более низкой распространенностью заболевания или у пожилых пациентов остается неясной и требует дальнейшего изучения.
Радионуклидная сцинтиграфия . Хотя трехфазное сканирование костей с использованием дифосфата технеция-99m и сцинтиграфия с галлием очень полезны при диагностике гематогенного остеомиелита, было показано, что им не хватает специфичности для выявления остеомиелита, вызванного пролежнями [22].Сканирование лейкоцитов, меченных индием, может быть более специфичным для пациентов с патологией смежных мягких тканей. При исследовании 41 язвы диабетической стопы, сканирование лейкоцитов с индием имело специфичность 77% по сравнению с биопсией кости [23]. К сожалению, этот метод недостаточно изучен у пациентов с пролежнями.
Таким образом, клиническое обследование может указать на наличие поверхностной инфекции мягких тканей, но оно неадекватно для определения степени поражения глубоких тканей и бесполезно для диагностики сопутствующего остеомиелита. Микробиологические данные, полученные с помощью глубокой биопсии тканей, полезны для направления антимикробной терапии после диагностики инфекции. Однако самого по себе наличия бактерий (даже при обнаружении глубокой тканевой культурой) недостаточно для диагностики инфекции. Из рентгенографических исследований могут быть полезны МРТ и КТ, но данных недостаточно, чтобы рекомендовать их общее использование в домах престарелых или у пожилых людей. Сканирование лейкоцитов, меченных индием, более специфично, чем сканирование технеция или галлия, для выявления основного остеомиелита; однако полезность сканирования с технецием или галлием у пожилых пациентов с инфицированными пролежнями требует критической оценки.Биопсия кости остается «золотым стандартом» и должна использоваться в случаях неопределенности, особенно если предполагается длительная противомикробная терапия.
Микробиологические данные, полученные с помощью глубокой биопсии тканей, полезны для направления антимикробной терапии после диагностики инфекции. Однако самого по себе наличия бактерий (даже при обнаружении глубокой тканевой культурой) недостаточно для диагностики инфекции. Из рентгенографических исследований могут быть полезны МРТ и КТ, но данных недостаточно, чтобы рекомендовать их общее использование в домах престарелых или у пожилых людей. Сканирование лейкоцитов, меченных индием, более специфично, чем сканирование технеция или галлия, для выявления основного остеомиелита; однако полезность сканирования с технецием или галлием у пожилых пациентов с инфицированными пролежнями требует критической оценки.Биопсия кости остается «золотым стандартом» и должна использоваться в случаях неопределенности, особенно если предполагается длительная противомикробная терапия.
Терапия
Цели лечения инфицированных пролежней — устранить инфекцию и помочь заживлению ран. Проведение соответствующей терапии требует понимания факторов риска и патофизиологии, которые приводят к образованию пролежней.
Проведение соответствующей терапии требует понимания факторов риска и патофизиологии, которые приводят к образованию пролежней.
Лечение для заживления ран . В дополнение к лечению инфекции следует уделять внимание способствованию заживлению самой пролежни. Это требует уменьшения как внутренних, так и внешних факторов риска и тщательного местного ухода за раной. Хотя многие внутренние факторы риска развития пролежней не поддаются вмешательству, некоторые сопутствующие состояния, связанные с замедленным заживлением ран, такие как плохой статус питания, застойная сердечная недостаточность и сахарный диабет, можно оптимально контролировать [24].Имеются данные о том, что пациенты, которые потребляют большое количество белка, могут испытывать улучшение заживления ран по сравнению с пациентами, потребляющими недостаточное количество калорий. Однако не было продемонстрировано, что добавки с энтеральным питанием улучшают заживление ран или предотвращают пролежни [25].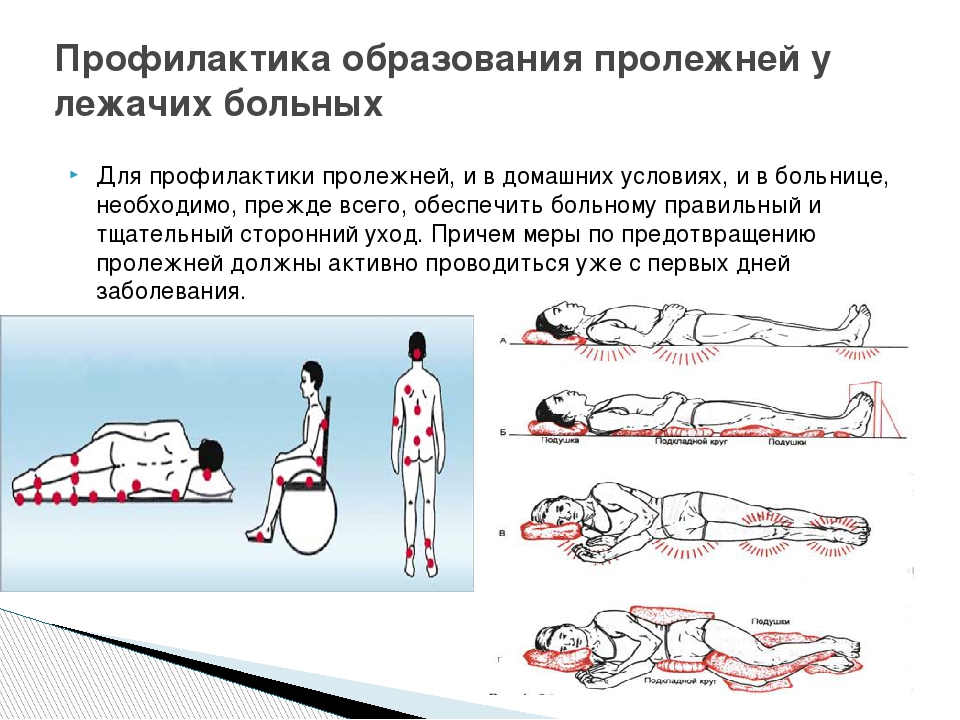
Снижение внешних факторов, в частности, снижение давления — краеугольный камень терапии. Механические устройства для понижения давления можно разделить на статические и динамические. Статические устройства, такие как матрасы или опоры, наполненные пеной или жидкостью, поддерживают постоянное давление, когда пациент не движется, но они распределяют давление по большей площади, чем стандартные матрасы.Эти устройства подходят для пациентов, которые могут принимать различные позы, не испытывая нагрузки на язву и не сжимая поддерживающий материал [22]. Для пациентов, которые не могут избежать нагрузки на язву или которые не заживают, как ожидалось, лучшим выбором может быть устройство для динамического сброса давления, такое как воздушно-псевдоожиженный слой. Эти устройства меняют свою опору за счет переменных потоков воздуха для перераспределения давления на тело, и они могут достичь большей степени снижения давления, чем статические устройства (рис. 4).Таким образом, большинство авторитетных специалистов рекомендует использовать динамические кровати для ведения пациентов с пролежнями от III до IV стадии и для тех, кто не отвечает на стандартную терапию [22].
Рисунок 4
Степень снижения давления в миллиметрах ртутного столба (мм рт. Ст.), Достигаемая в различных анатомических точках с помощью устройств для сброса давления. HOB, изголовье кровати. Из [31].
Рисунок 4
Степень снижения давления в миллиметрах ртутного столба (мм рт. Ст.), Достигаемая в различных анатомических точках с помощью устройств для сброса давления.HOB, изголовье кровати. Из [31].
Местный уход за ранами — еще один фундаментальный компонент лечения пролежней. Удаление некротической ткани, выбор соответствующей повязки и хирургическое вмешательство — все это важные аспекты ухода за раной, и они были подробно рассмотрены в другом месте [26].
Лечение инфекции . Может потребоваться сочетание хирургического и медицинского вмешательства. Для удаления некротических тканей и дренирования абсцессов необходима хирургическая обработка раны.Системную противомикробную терапию следует применять пациентам с серьезными пролежневыми инфекциями, в том числе с распространяющимся целлюлитом, остеомиелитом или бактериемией. Из-за высокой связанной с этим смертности при подозрении на бактериемию или сепсис целесообразны эмпирические антибиотики. Применение местных антибиотиков не показано.
Из-за высокой связанной с этим смертности при подозрении на бактериемию или сепсис целесообразны эмпирические антибиотики. Применение местных антибиотиков не показано.
Выбор антибиотиков основан на современном понимании микробиологии инфицированных пролежней. Поскольку такие инфекции обычно являются полимикробными, терапевтические схемы должны быть направлены против грамположительных и грамотрицательных факультативных организмов, а также анаэробных организмов (таблица 1).Из-за плохой перфузии тканей при инфицированных пролежнях антибактериальную терапию вначале следует назначать внутривенно пациентам с признаками системной инфекции.
Таблица 1
Схемы приема антибиотиков при инфицированных пролежнях.
Таблица 1
Схемы приема антибиотиков при инфицированных пролежнях.
Меры инфекционного контроля
Поскольку большинство пролежней возникает у пациентов, находящихся в лечебных учреждениях, повышенное внимание уделяется надлежащему инфекционному контролю. Цели инфекционного контроля — уменьшить бактериальную колонизацию и предотвратить заражение; свести к минимуму распространение патогенных организмов на других пациентов, персонал или окружающую среду; и для предотвращения отбора устойчивых микроорганизмов. В 1994 г. Агентство медицинских исследований и качества включило 5 рекомендаций по инфекционному контролю в свои рекомендации по лечению пациентов с пролежнями в лечебных учреждениях [22]. Из этих рекомендаций 4 предназначены для уменьшения бактериального заражения раны, а 1 — для уменьшения распространения патогенов (таблица 2).Каждой из этих рекомендаций была присвоена оценка C за силу доказательств, указывающих на мнение экспертов, а не за достоверные данные клинических испытаний. Ясно, что необходимы дополнительные исследования в этой области [27].
Цели инфекционного контроля — уменьшить бактериальную колонизацию и предотвратить заражение; свести к минимуму распространение патогенных организмов на других пациентов, персонал или окружающую среду; и для предотвращения отбора устойчивых микроорганизмов. В 1994 г. Агентство медицинских исследований и качества включило 5 рекомендаций по инфекционному контролю в свои рекомендации по лечению пациентов с пролежнями в лечебных учреждениях [22]. Из этих рекомендаций 4 предназначены для уменьшения бактериального заражения раны, а 1 — для уменьшения распространения патогенов (таблица 2).Каждой из этих рекомендаций была присвоена оценка C за силу доказательств, указывающих на мнение экспертов, а не за достоверные данные клинических испытаний. Ясно, что необходимы дополнительные исследования в этой области [27].
Таблица 2
Рекомендации по инфекционному контролю Агентства по исследованиям и качеству здравоохранения (ранее известное как Агентство по политике и исследованиям в области здравоохранения) для жителей учреждений длительного ухода с пролежнями [22].
Таблица 2
Рекомендации по инфекционному контролю от Агентства по исследованиям и качеству здравоохранения (ранее известное как Агентство по политике и исследованиям в области здравоохранения) для жителей учреждений длительного ухода с пролежнями [22].
Профилактика
В идеальном мире единственным подзаголовком в мини-обзоре инфицированных пролежней было бы «Профилактика». Ключи к профилактике — это выявление пациентов из группы риска, улучшение общего состояния здоровья, минимизация воздействия внешних факторов и продвижение образовательных программ о пролежнях для лиц, осуществляющих уход. В связи с этим невозможно переоценить важность качественного сестринского ухода для профилактики пролежней. Заболеваемость пролежнями в учреждении длительного ухода часто является прямым показателем качества оказываемого медсестринского ухода, особенно в отношении тщательного внимания, уделяемого аккуратному расположению и частому переворачиванию прикованного к постели пациента. Различные шкалы прогнозирования риска (такие как шкалы Брейдена или Нортона) были разработаны для помощи в оценке состояния пациентов и выявления пациентов, которым следует рассмотреть возможность раннего лечения или профилактики пролежней [28, 29]. Возможность минимизировать 4 внешних фактора риска (давление, трение, напряжение сдвига и влажность) имеет решающее значение для этой превентивной стратегии. Давление можно уменьшить путем осторожного позиционирования и поворота. Напряжения трения и сдвига можно избежать, если не перетягивать пациентов через их кровати и обращать внимание на их положение.Влага обычно является результатом недержания мочи; Если возможно, недержание мочи следует лечить или уменьшить его последствия с помощью впитывающих подушечек. Также есть убедительные доказательства того, что образовательные программы могут привести к снижению частоты пролежней [30]. Множество устройств и различных повязок и средств местного действия, которые были предложены для лечения или профилактики пролежней.
Различные шкалы прогнозирования риска (такие как шкалы Брейдена или Нортона) были разработаны для помощи в оценке состояния пациентов и выявления пациентов, которым следует рассмотреть возможность раннего лечения или профилактики пролежней [28, 29]. Возможность минимизировать 4 внешних фактора риска (давление, трение, напряжение сдвига и влажность) имеет решающее значение для этой превентивной стратегии. Давление можно уменьшить путем осторожного позиционирования и поворота. Напряжения трения и сдвига можно избежать, если не перетягивать пациентов через их кровати и обращать внимание на их положение.Влага обычно является результатом недержания мочи; Если возможно, недержание мочи следует лечить или уменьшить его последствия с помощью впитывающих подушечек. Также есть убедительные доказательства того, что образовательные программы могут привести к снижению частоты пролежней [30]. Множество устройств и различных повязок и средств местного действия, которые были предложены для лечения или профилактики пролежней. К сожалению, хорошо спланированные клинические испытания для оценки и поддержки использования этих методов чрезвычайно редки и явно оправданы.
К сожалению, хорошо спланированные клинические испытания для оценки и поддержки использования этих методов чрезвычайно редки и явно оправданы.
Список литературы
1.
Распространенность, заболеваемость, факторы риска и влияние пролежней
,
Clin Geriatr Med
,
1997
, vol.
13
(стр.
421
—
37
) 2,.
Стоимость заживления пролежней в различных медицинских учреждениях
,
Adv Wound Care
,
1996
, vol.
9
(стр.
18
—
22
) 3,,,.
Остеомиелит, связанный с пролежнями: стоимость игнорирования
,
Adv Skin Wound Care
,
2000
, vol.
13
(стр.
25
—
9
) 4,,,.
Стоимость лечения пролежней в Нидерландах
,
Adv Skin Wound Care
,
2002
, vol.
15
(стр.
72
—
7
) 5
Оценка риска затрат на распространение пролежней: заявление конференции по развитию консенсуса. Национальная консультативная группа по пролежням
,
Decubitus
,
1989
, vol.
2
(стр.
24
—
8
) 6,,,,.
Эпидемиология и естественное течение пролежней у пожилых обитателей домов престарелых
,
JAMA
,
1990
, vol.
264
(стр.
2905
—
9
) 7« и др.
Проспективное исследование пролежневых язв в двух учреждениях длительного лечения
,
Can J Infect Control
,
1994
, vol.
9
(стр.
35
—
8
) 8,. ,.
Пролежни в доме престарелых
,
Улучшение ухода в доме престарелых: всесторонние обзоры клинических исследований
,
1993
, vol.
4
Ньюбери Парк, Калифорния
Sage Publications
(стр.
102
—
30
) 9,,,,.
Госпитальные пролежни: факторы риска и использование средств профилактики
,
Arch Intern Med
,
1998
, vol.
158
(стр.
1940
—
5
) 10,.
Пролежень: патофизиология и принципы лечения
,
Ann Intern Med
,
1981
, vol.
94
(стр.
661
—
6
) 11,.
Причина, профилактика и лечение пролежней
,
Neurol Clin
,
1991
, vol.
9
(стр.
797
—
808
) 12,,.
Инфекции среди пациентов в домах престарелых: политика, распространенность, проблемы
,
N Engl J Med
,
1981
, vol.
305
(стр.
731
—
5
) 13,.
Инфицированная пролежневая язва
,
Int J Dermatol
,
1989
, vol.
28
(стр.
643
—
7
) 14,,,,.
Остеомиелит, связанный с пролежнями
,
Arch Intern Med
,
1994
, vol.
154
(стр.
753
—
8
) 15,,,.
Сепсис, связанный с пролежневыми язвами
,
Am J Med
,
1976
, vol.
61
(стр.
346
—
50
) 16,,.
Клиндамицин для лечения сепсиса, вызванного пролежневыми язвами
,
J Infect Dis
,
1977
, vol.
735
(стр.
565
—
8
) 17,,,.
Бактериемия в учреждении длительного ухода: пятилетнее проспективное исследование 163 последовательных эпизодов
,
Clin Infect Dis
,
1992
, vol.
14
(стр.
647
—
54
) 18,,,.
Инфицированные пролежни: сравнение методов бактериальной идентификации
,
South Med J
,
1992
, vol.
85
(стр.
901
—
3
) 19,,.
Орошение-аспирация для культивирования дренирующих пролежневых язв: корреляция бактериологических данных с балльным индексом клинического воспаления
,
J Clin Microbiol
,
1990
, vol.
28
(стр.
2389
—
93
) 20,,,,,.
Прогноз остеомиелита у больных с пролежнями
,
Plastic Reconstr Surg
,
1988
, vol.
81
(стр.
229
—
32
) 21,,,.
Остеомиелит таза / бедер у парализованных пациентов: точность и клиническое применение МРТ
,
J Comput Assist Tomogr
,
1998
, vol.
22
(стр.
437
—
43
) 22,,. ,
Руководство по клинической практике № 15: лечение пролежней
,
1994
Rockville, MD
Агентство политики и исследований в области здравоохранения (AHCPR), Министерство здравоохранения и социальных служб США
23,,, et al.
Не подозреваемый остеомиелит при язвах диабетической стопы: диагностика и мониторинг путем сканирования лейкоцитов с помощью индия In 111 оксихинолон
,
JAMA
,
1993
, vol.
266
(стр.
1246
—
51
) 24,.
Профилактика, уход и лечение пролежней у пациентов отделений интенсивной терапии
,
J Intensive Care Med
,
1989
, vol.
4
(стр.
117
—
23
) 25.
Роль питания в профилактике и заживлении пролежней
,
Clin Geriatr Med
,
1997
, vol.
13
(стр.
497
—
511
) 26,.
Пролежни: местное лечение ран
,
Clin Geriatr Med
,
1997
, vol.
13
(стр.
543
—
52
) 27.
Пересмотр рекомендаций AHCPR по борьбе с инфекцией пролежней
,
Обработка стомных ран
,
1999
, vol.
45
(стр.
88
—
91S
) 28,.
Клиническая применимость шкалы Брейдена для прогнозирования риска пролежней
,
Decubitus
,
1989
, vol.
2
(стр.
44
—
6
) 29,,,,.
Вклад отдельных элементов в выполнение шкалы прогнозов пролежней Нортона
,
J Am Geriatr Soc
,
1998
, vol.
46
(стр.
1282
—
6
) 30,,,,,.
Влияние обучения персонала на развитие пролежней у пожилых госпитализированных пациентов
,
Arch Intern Med
,
1988
, vol.
148
(стр.
2241
—
3
) 31,.
Декубитные язвы: обновленная информация о новых подходах к лечению
,
Гериатрия
,
1988
, vol.
43
(стр.
37
—
9
)
© 2002 Американским обществом инфекционных болезней
инфицированных пролежней у пожилых людей | Клинические инфекционные болезни
Аннотация
Пролежни у пожилых людей могут вызвать значительную заболеваемость и смертность и являются серьезным экономическим бременем для системы здравоохранения. Профилактика должна быть конечной целью лечения пролежней и требует понимания патофизиологии, приводящей к пролежням, и средств снижения как внутренних, так и внешних факторов риска. Клинические проявления разнообразны, и раннее распознавание требует низкого порога подозрения. Клиническое обследование часто недооценивает степень поражения глубоких тканей, и его результаты неадекватны для выявления сопутствующего остеомиелита. Микробиологические данные, полученные из глубокой биопсии тканей, полезны для направления противомикробной терапии, но их недостаточно в качестве единственного критерия для диагностики инфекции.Визуализирующие исследования, такие как компьютерная томография и магнитно-резонансная томография, полезны, но биопсия кости и гистопатологическая оценка остаются «золотым стандартом» для выявления остеомиелита. Целями лечения пролежней должны быть устранение инфекции, содействие заживлению ран и установление эффективного инфекционного контроля.
Профилактика должна быть конечной целью лечения пролежней и требует понимания патофизиологии, приводящей к пролежням, и средств снижения как внутренних, так и внешних факторов риска. Клинические проявления разнообразны, и раннее распознавание требует низкого порога подозрения. Клиническое обследование часто недооценивает степень поражения глубоких тканей, и его результаты неадекватны для выявления сопутствующего остеомиелита. Микробиологические данные, полученные из глубокой биопсии тканей, полезны для направления противомикробной терапии, но их недостаточно в качестве единственного критерия для диагностики инфекции.Визуализирующие исследования, такие как компьютерная томография и магнитно-резонансная томография, полезны, но биопсия кости и гистопатологическая оценка остаются «золотым стандартом» для выявления остеомиелита. Целями лечения пролежней должны быть устранение инфекции, содействие заживлению ран и установление эффективного инфекционного контроля.
Пролежни имеют важные последствия как для пациентов, так и для системы здравоохранения. Они могут вызывать сильную или непереносимую боль, подвержены инфекциям и связаны с высокими показателями смертности [1].Они также ложатся значительным экономическим бременем на систему здравоохранения. В исследовании 1996 года дополнительные затраты на пролежневую язву (в долларах США) составляли 2731 доллар [2], и эта стоимость была значительно выше (59 000 долларов), если пролежневая язва была связана с остеомиелитом [3]. В Нидерландах лечение пролежней составляет> 1% от общего бюджета здравоохранения [4].
Они могут вызывать сильную или непереносимую боль, подвержены инфекциям и связаны с высокими показателями смертности [1].Они также ложатся значительным экономическим бременем на систему здравоохранения. В исследовании 1996 года дополнительные затраты на пролежневую язву (в долларах США) составляли 2731 доллар [2], и эта стоимость была значительно выше (59 000 долларов), если пролежневая язва была связана с остеомиелитом [3]. В Нидерландах лечение пролежней составляет> 1% от общего бюджета здравоохранения [4].
Эпидемиология и факторы риска
Пролежни — это участки некроза, вызванные сжатием между костными выступами и внешними поверхностями.Повреждение может быть относительно незначительным или может привести к массивному разрушению более глубоких тканей, что может вызвать значительную заболеваемость и смертность. Заболеваемость и распространенность пролежней зависит от используемого определения пролежней и исследуемой популяции пациентов. Национальная консультативная группа по пролежням классифицировала пролежни по 4 стадиям [5]:
Национальная консультативная группа по пролежням классифицировала пролежни по 4 стадиям [5]:
Стадия I: Неуплывающаяся эритема неповрежденной кожи.
Стадия II: потеря частичной толщины эпидермиса или дермы; Поражения могут проявляться в виде ссадин, волдырей или поверхностных язв.
Стадия III: потеря кожи на всю толщину, которая может распространяться на фасцию, но не через нее; язва может быть подорвана.
Стадия IV: потеря кожи на всю толщину с вовлечением более глубоких структур, таких как мышцы, кости или суставы.
Среди жителей домов престарелых распространенность пролежней, отнесенных ко II стадии и выше, составляет 1,2–11,3% [1]. В одном продольном исследовании у 17% лиц, госпитализированных в дома престарелых, на момент госпитализации были пролежни [6]. Среди лиц, у которых на момент поступления не было пролежней, риск развития пролежней после госпитализации составил 13% в первый год после поступления и 21% — на второй год [6].С другой стороны, канадское исследование показало, что за двухлетний период заболеваемость составила всего ∼3% [7]. В исследовании 74 учреждений длительного ухода, проведенном Департаментом по делам ветеранов, частота новых пролежней сильно различалась от учреждения к учреждению и составляла от 0% до 10,9% в течение 6 месяцев [8]. При сравнении заболеваемости пролежнями в разных учреждениях было обнаружено, что состав пациентов является важной переменной. Среди пациентов, госпитализированных в отделения неотложной помощи без пролежней, 11.У 2% пациентов в возрасте 70–79 лет и у 34% пациентов в возрасте старше 90 лет в конечном итоге развиваются пролежни [9]. Начало развития пролежней произошло в среднем через 9 дней после поступления в больницу.
В исследовании 74 учреждений длительного ухода, проведенном Департаментом по делам ветеранов, частота новых пролежней сильно различалась от учреждения к учреждению и составляла от 0% до 10,9% в течение 6 месяцев [8]. При сравнении заболеваемости пролежнями в разных учреждениях было обнаружено, что состав пациентов является важной переменной. Среди пациентов, госпитализированных в отделения неотложной помощи без пролежней, 11.У 2% пациентов в возрасте 70–79 лет и у 34% пациентов в возрасте старше 90 лет в конечном итоге развиваются пролежни [9]. Начало развития пролежней произошло в среднем через 9 дней после поступления в больницу.
Факторы риска развития пролежней могут быть внутренними или внешними. Ограниченная подвижность и плохое питание — самые сильные внутренние предикторы образования пролежней. Недержание, пожилой возраст, сахарный диабет, инсульт, белая раса, кожные аномалии и мужской пол также были вовлечены в многомерный анализ в некоторых исследованиях [1].Внешние факторы включают давление, трение, напряжение сдвига и влажность; из них наиболее важным является давление.
Обратная зависимость между степенью внешнего давления и временем, необходимым для повреждения ткани, была продемонстрирована на нескольких моделях животных (рис. 1) [10]. Пациент, лежащий на больничном матрасе, может создавать давление 45–75 мм рт. Ст. На такие костные выступы, как крестец, большие вертела и пятки, где обычно образуются пролежни (рис. 2).Если это давление поддерживается в течение 3–4 часов, давление капиллярной перфузии в глубоких тканях будет превышено (по оценкам, 20–30 мм рт. Ст.), И могут возникнуть пролежни [11]. Важно понимать, что давление является самым высоким на границе раздела мышцы / кости, и что жир и мышцы более восприимчивы к повреждениям, связанным с давлением, чем кожа. Таким образом, появление видимого поражения кожи часто приводит к недооценке степени поражения глубоких тканей (рис. 3).
Рисунок 1
Обратная зависимость давления от времени при образовании пролежней в экспериментальных условиях на животной модели.Из [11].
Рисунок 1
Обратная зависимость давления от времени при образовании пролежней в экспериментальных условиях на животной модели. Из [11].
Из [11].
Рисунок 2
Распространенные места пролежней (заштрихованные участки) в положении лежа и на спине. Из [10].
Рисунок 2
Распространенные места пролежней (заштрихованные участки) в положении лежа и на спине. Из [10].
Рисунок 3
Давление на любой костный выступ передается через промежуточные ткани к поверхности кожи в виде трехмерного конусообразного градиента, при этом наибольшее давление возникает на широкой поверхности кости, а давление уменьшается по направлению к поверхности кожи.Таким образом, появление видимого поражения кожи часто приводит к недооценке степени поражения глубоких тканей. Из [10].
Рисунок 3
Давление на любой костный выступ передается через промежуточные ткани на поверхность кожи в виде трехмерного конусообразного градиента, при этом наибольшее давление происходит на широкой поверхности кости, а давление на поверхность кожи уменьшается. . Таким образом, появление видимого поражения кожи часто приводит к недооценке степени поражения глубоких тканей. Из [10].
Из [10].
Напряжение трения и сдвига может возникнуть, когда пациента тащат по поверхности или ставят с изголовьем кровати в поднятом положении. Трение может повредить поверхностную кожу, а напряжение сдвига может защемить более глубокие сосуды, что приведет к усилению ишемии. Язвы, вызванные напряжением сдвига, могут иметь обширный некроз глубоких тканей и могут быть намного хуже, чем можно предположить при внешнем осмотре. Влага, например, вызванная недержанием, может в 5 раз увеличить риск развития пролежней.Он также может служить источником бактериального заражения.
Инфицированные пролежни
Эпидемиология инфекции пролежней недостаточно хорошо описана. В одном проспективном исследовании 16 пациентов с пролежнями, которые наблюдались в течение 2184 дней, частота инфицирования составила 1,4 случая на 1000 пациенто-язвенно-дней [7]. Исследование точечной распространенности показало, что 6% из 532 жителей домов престарелых получали лечение от инфицированных пролежней [12]. Из-за разнообразных клинических проявлений низкий порог подозрения важен для распознавания инфекции, связанной с пролежнями.Подход к лечению потенциально инфицированных пролежней требует клинической оценки и суждения, микробиологической оценки, визуализационных исследований и гистопатологического исследования образцов глубокой биопсии тканей.
Из-за разнообразных клинических проявлений низкий порог подозрения важен для распознавания инфекции, связанной с пролежнями.Подход к лечению потенциально инфицированных пролежней требует клинической оценки и суждения, микробиологической оценки, визуализационных исследований и гистопатологического исследования образцов глубокой биопсии тканей.
Клиническая оценка
Клиническая оценка пролежней начинается с выявления пациентов, относящихся к группе риска, и осмотра на предмет ранних признаков образования пролежней в анатомических областях, где такие язвы встречаются чаще всего (рис. 2).Тщательное клиническое обследование имеет решающее значение для выявления пролежней, которые могут служить скрытым очагом инфекции. Полезно распознать типичные признаки поражения мягких тканей, такие как тепло, эритема, местная болезненность, гнойные выделения и наличие неприятного запаха. Однако из-за сопутствующих заболеваний и преклонного возраста системные признаки, такие как лихорадка и лейкоцитоз, могут быть минимальными или отсутствовать, и даже местные признаки воспаления могут быть неочевидными [13].
Остеомиелит, связанный с пролежнями, нелегко диагностировать клинически.В исследовании 36 пациентов с подозрением на остеомиелит, связанный с пролежнями, точность клинического обследования составила всего 53%, чувствительность — 33%, а специфичность — 60% [14]. Даже наличие незаживающей раны или обнаженной кости не всегда указывало на лежащий в основе остеомиелит.
Проявления инфекции при пролежнях могут быть очень разнообразными. Отсроченное заживление ран может быть единственным признаком инфекции, которая может произойти в присутствии> 10 6 микроорганизмов на грамм ткани [13].Более серьезные проявления инфекции — остеомиелит и бактериемия. Остеомиелит может проявляться в виде плохо заживающей раны с системными проявлениями или без них, такими как лихорадка, лейкоцитоз и другие признаки сепсиса. Напротив, бактериемия, вызванная инфицированными пролежнями, обычно проявляется признаками системной воспалительной реакции, включая лихорадку, озноб, спутанность сознания и гипотонию, а уровень смертности среди пациентов с бактериемией из-за инфицированных пролежней приближается к 50% [15].
Микробиологическая оценка
В исследовании 23 пациентов, прошедших последовательную оценку, бактериологические данные для клинически инфицированных пролежней были оценены как с помощью аэробных, так и анаэробных методов культивирования и специальной транспортировки образцов [16]. Было выделено в среднем 4 изолята (3 аэроба и 1 анаэроб). Бактериемия была чрезвычайно распространена (79%) среди этих пациентов с проявлениями сепсиса. Аэробы чаще выделяли из язв, чем анаэробы, но в два раза больше анаэробов было извлечено из культур образцов крови, полученных от 19 пациентов с бактериемией.Изоляты, извлеченные из язвы, включали Proteus mirabilis, Escherichia coli , энтерококки, стафилококки и видов Pseudomonas . Анаэробные изоляты включали видов Peptostreptococcus , Bacteroides fragilis и Clostridium perfringens . Преобладающими изолятами бактериемии были B. fragilis, Peptostreptococcus видов, P.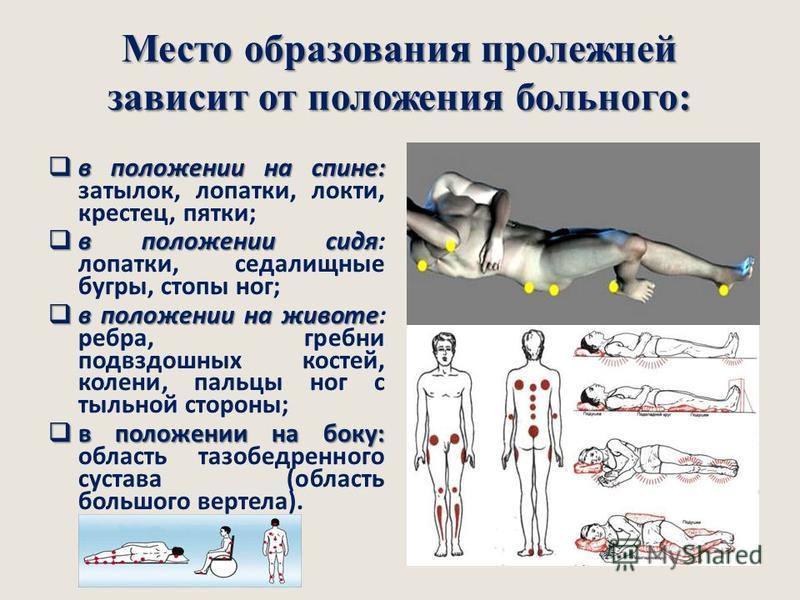 mirabilis и Staphylococcus aureus . В 41% случаев бактериемия была полимикробной.В 5-летнем проспективном исследовании бактериемии среди пациентов учреждения длительного ухода Muder et al. [17] сообщили, что инфицированные пролежни были второй ведущей причиной бактериемии (ведущей причиной была инфекция мочевыводящих путей) и наиболее вероятным источником полимикробной бактериемии. Таким образом, посев крови явно очень важен в первоначальной микробиологической оценке всех пациентов с подозрением на инфекцию, связанную с пролежнями.
mirabilis и Staphylococcus aureus . В 41% случаев бактериемия была полимикробной.В 5-летнем проспективном исследовании бактериемии среди пациентов учреждения длительного ухода Muder et al. [17] сообщили, что инфицированные пролежни были второй ведущей причиной бактериемии (ведущей причиной была инфекция мочевыводящих путей) и наиболее вероятным источником полимикробной бактериемии. Таким образом, посев крови явно очень важен в первоначальной микробиологической оценке всех пациентов с подозрением на инфекцию, связанную с пролежнями.
Задача микробиологической оценки — отличить бактериальную инвазию от колонизации.Культуры крови или посевы образцов глубокой тканевой биопсии обычно более клинически значимы, чем посевы образцов поверхностных мазков или аспирации пролежней. В одном исследовании положительные результаты были получены для 97% посевов образцов поверхностных мазков по сравнению с 43% аспираций и 63% культур образцов глубокой тканевой биопсии [18]. Согласованность между различными видами бактерий, идентифицированными при биопсии, и теми, которые были идентифицированы при аспирации и посеве мазков, была низкой.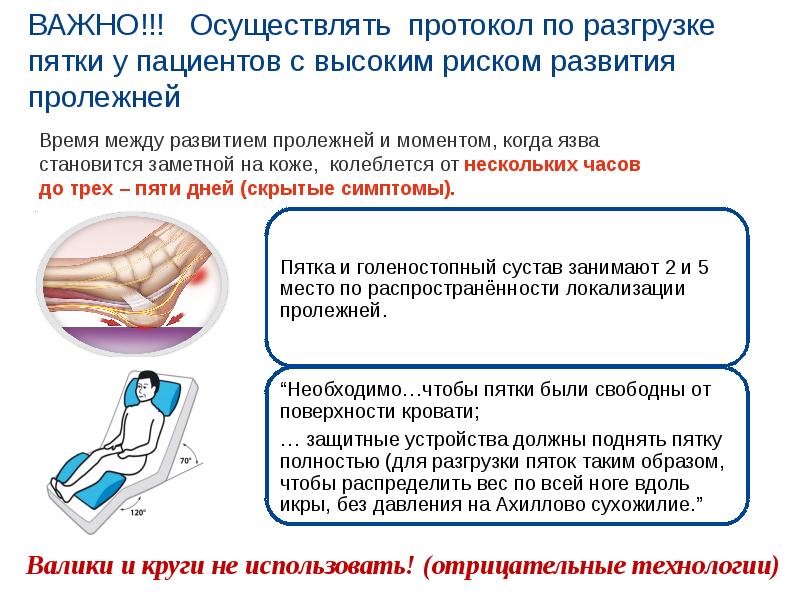 Был сделан вывод, что посев мазков привел к слишком большому количеству ложноположительных результатов и что аспирация была слишком нечувствительной для общего использования. В другом исследовании сравнивали биопсию глубоких тканей с аспирацией дренирующих пролежней [19]. В этом исследовании 1 мл стерильного физиологического раствора промывали краю раны и массировали эту область перед аспирацией. По сравнению с биопсией глубоких тканей, этот метод имел чувствительность 93% и специфичность 99% [19]. Подобные виды были идентифицированы с помощью ирригационно-аспирационной биопсии.Однако аспирированные образцы клинически незараженных язв также содержат бактерии в 30% случаев [7].
Был сделан вывод, что посев мазков привел к слишком большому количеству ложноположительных результатов и что аспирация была слишком нечувствительной для общего использования. В другом исследовании сравнивали биопсию глубоких тканей с аспирацией дренирующих пролежней [19]. В этом исследовании 1 мл стерильного физиологического раствора промывали краю раны и массировали эту область перед аспирацией. По сравнению с биопсией глубоких тканей, этот метод имел чувствительность 93% и специфичность 99% [19]. Подобные виды были идентифицированы с помощью ирригационно-аспирационной биопсии.Однако аспирированные образцы клинически незараженных язв также содержат бактерии в 30% случаев [7].
Результаты посева также следует интерпретировать с осторожностью в случаях остеомиелита. В исследовании 36 пациентов с длительно незаживающими пролежнями только у 17% пациентов были обнаружены гистопатологические доказательства хронического остеомиелита [14]. У этих пациентов были положительные результаты посева образцов костной биопсии, но также у 73% пациентов без гистологических признаков остеомиелита.
На основании вышеупомянутой информации можно сделать вывод, что (1) культуры из поверхностных мазков обычно отражают колонизацию, а не инфекцию и не являются клинически полезными, (2) аспирации иглой трудно интерпретировать и либо не должны использоваться, либо должны следует интерпретировать с осторожностью, и (3) результаты посевов сами по себе, даже результаты посевов костей или посевов других образцов глубокой биопсии тканей, не должны использоваться в качестве единственного критерия инфекции без клинических или гистопатологических свидетельств инфекции.
Исследования изображений
Визуализирующие исследования полезны при оценке пролежней для определения наличия остеомиелита и определения степени поражения глубоких тканей.
Обычная рентгенография . Обычные рентгенограммы играют ограниченную роль в оценке пролежней. Костные изменения, такие как реактивные изменения надкостницы и гетеротопическое образование новой кости, обычно связанное с остеомиелитом, также могут присутствовать при неинфицированных пролежнях. Кроме того, литические костные поражения редко наблюдаются в случаях остеомиелита, связанного с пролежнями [14]. Синограммы могут быть полезны для определения степени язвы, но их ценность, вероятно, уменьшилась с появлением КТ и МРТ.
Кроме того, литические костные поражения редко наблюдаются в случаях остеомиелита, связанного с пролежнями [14]. Синограммы могут быть полезны для определения степени язвы, но их ценность, вероятно, уменьшилась с появлением КТ и МРТ.
КТ и МРТ . CT может быть более полезным для определения степени глубокого повреждения мягких тканей, связанного с пролежнями. Несмотря на свою высокую специфичность, КТ имеет относительно низкую чувствительность для диагностики ассоциированного остеомиелита (11%) [20].МРТ более полезна для выявления остеомиелита, связанного с пролежнями. В исследовании 42 пациентов с пролежнями, связанными с повреждениями спинного мозга, МРТ продемонстрировала наличие остеомиелита с чувствительностью 98% и специфичностью 89% по сравнению с эталонным стандартом биопсии кости (для 32 пациентов) и клиническим наблюдением. -вверх (на 10 дополнительных пациентов) [21]. Одно предостережение заключается в том, что распространенность остеомиелита в исследовании была чрезвычайно высокой (47 из 59 исследований), и это могло повлиять на интерпретацию результатов. Эффективность МРТ для выявления остеомиелита, связанного с пролежнями, в группах населения с более низкой распространенностью заболевания или у пожилых пациентов остается неясной и требует дальнейшего изучения.
Эффективность МРТ для выявления остеомиелита, связанного с пролежнями, в группах населения с более низкой распространенностью заболевания или у пожилых пациентов остается неясной и требует дальнейшего изучения.
Радионуклидная сцинтиграфия . Хотя трехфазное сканирование костей с использованием дифосфата технеция-99m и сцинтиграфия с галлием очень полезны при диагностике гематогенного остеомиелита, было показано, что им не хватает специфичности для выявления остеомиелита, вызванного пролежнями [22].Сканирование лейкоцитов, меченных индием, может быть более специфичным для пациентов с патологией смежных мягких тканей. При исследовании 41 язвы диабетической стопы, сканирование лейкоцитов с индием имело специфичность 77% по сравнению с биопсией кости [23]. К сожалению, этот метод недостаточно изучен у пациентов с пролежнями.
Таким образом, клиническое обследование может указать на наличие поверхностной инфекции мягких тканей, но оно неадекватно для определения степени поражения глубоких тканей и бесполезно для диагностики сопутствующего остеомиелита. Микробиологические данные, полученные с помощью глубокой биопсии тканей, полезны для направления антимикробной терапии после диагностики инфекции. Однако самого по себе наличия бактерий (даже при обнаружении глубокой тканевой культурой) недостаточно для диагностики инфекции. Из рентгенографических исследований могут быть полезны МРТ и КТ, но данных недостаточно, чтобы рекомендовать их общее использование в домах престарелых или у пожилых людей. Сканирование лейкоцитов, меченных индием, более специфично, чем сканирование технеция или галлия, для выявления основного остеомиелита; однако полезность сканирования с технецием или галлием у пожилых пациентов с инфицированными пролежнями требует критической оценки.Биопсия кости остается «золотым стандартом» и должна использоваться в случаях неопределенности, особенно если предполагается длительная противомикробная терапия.
Микробиологические данные, полученные с помощью глубокой биопсии тканей, полезны для направления антимикробной терапии после диагностики инфекции. Однако самого по себе наличия бактерий (даже при обнаружении глубокой тканевой культурой) недостаточно для диагностики инфекции. Из рентгенографических исследований могут быть полезны МРТ и КТ, но данных недостаточно, чтобы рекомендовать их общее использование в домах престарелых или у пожилых людей. Сканирование лейкоцитов, меченных индием, более специфично, чем сканирование технеция или галлия, для выявления основного остеомиелита; однако полезность сканирования с технецием или галлием у пожилых пациентов с инфицированными пролежнями требует критической оценки.Биопсия кости остается «золотым стандартом» и должна использоваться в случаях неопределенности, особенно если предполагается длительная противомикробная терапия.
Терапия
Цели лечения инфицированных пролежней — устранить инфекцию и помочь заживлению ран.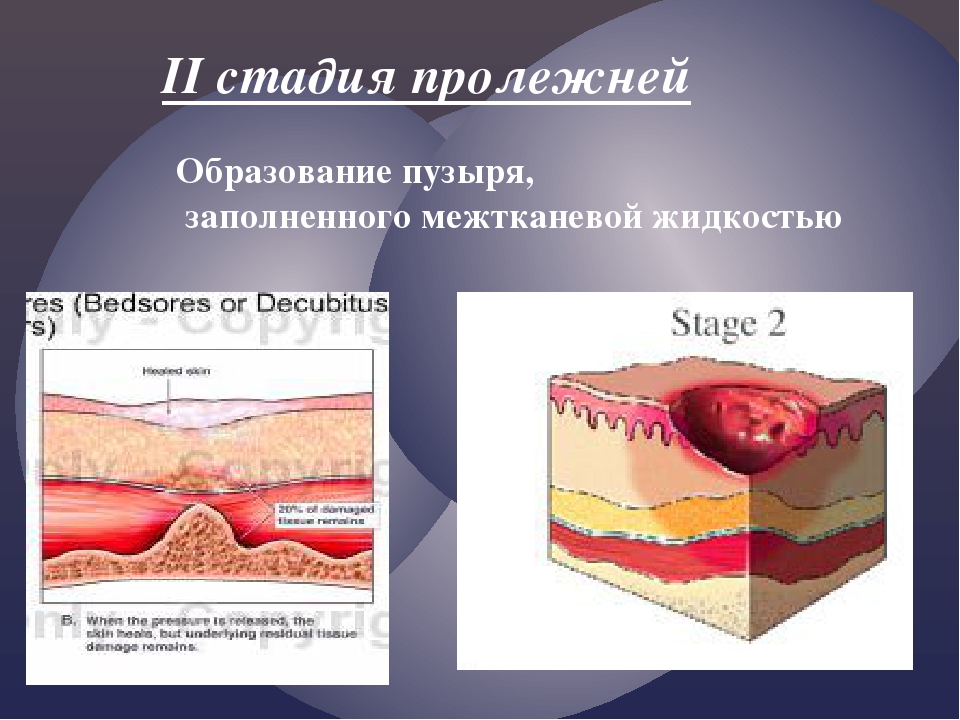 Проведение соответствующей терапии требует понимания факторов риска и патофизиологии, которые приводят к образованию пролежней.
Проведение соответствующей терапии требует понимания факторов риска и патофизиологии, которые приводят к образованию пролежней.
Лечение для заживления ран . В дополнение к лечению инфекции следует уделять внимание способствованию заживлению самой пролежни. Это требует уменьшения как внутренних, так и внешних факторов риска и тщательного местного ухода за раной. Хотя многие внутренние факторы риска развития пролежней не поддаются вмешательству, некоторые сопутствующие состояния, связанные с замедленным заживлением ран, такие как плохой статус питания, застойная сердечная недостаточность и сахарный диабет, можно оптимально контролировать [24].Имеются данные о том, что пациенты, которые потребляют большое количество белка, могут испытывать улучшение заживления ран по сравнению с пациентами, потребляющими недостаточное количество калорий. Однако не было продемонстрировано, что добавки с энтеральным питанием улучшают заживление ран или предотвращают пролежни [25].
Снижение внешних факторов, в частности, снижение давления — краеугольный камень терапии. Механические устройства для понижения давления можно разделить на статические и динамические. Статические устройства, такие как матрасы или опоры, наполненные пеной или жидкостью, поддерживают постоянное давление, когда пациент не движется, но они распределяют давление по большей площади, чем стандартные матрасы.Эти устройства подходят для пациентов, которые могут принимать различные позы, не испытывая нагрузки на язву и не сжимая поддерживающий материал [22]. Для пациентов, которые не могут избежать нагрузки на язву или которые не заживают, как ожидалось, лучшим выбором может быть устройство для динамического сброса давления, такое как воздушно-псевдоожиженный слой. Эти устройства меняют свою опору за счет переменных потоков воздуха для перераспределения давления на тело, и они могут достичь большей степени снижения давления, чем статические устройства (рис. 4).Таким образом, большинство авторитетных специалистов рекомендует использовать динамические кровати для ведения пациентов с пролежнями от III до IV стадии и для тех, кто не отвечает на стандартную терапию [22].
Рисунок 4
Степень снижения давления в миллиметрах ртутного столба (мм рт. Ст.), Достигаемая в различных анатомических точках с помощью устройств для сброса давления. HOB, изголовье кровати. Из [31].
Рисунок 4
Степень снижения давления в миллиметрах ртутного столба (мм рт. Ст.), Достигаемая в различных анатомических точках с помощью устройств для сброса давления.HOB, изголовье кровати. Из [31].
Местный уход за ранами — еще один фундаментальный компонент лечения пролежней. Удаление некротической ткани, выбор соответствующей повязки и хирургическое вмешательство — все это важные аспекты ухода за раной, и они были подробно рассмотрены в другом месте [26].
Лечение инфекции . Может потребоваться сочетание хирургического и медицинского вмешательства. Для удаления некротических тканей и дренирования абсцессов необходима хирургическая обработка раны.Системную противомикробную терапию следует применять пациентам с серьезными пролежневыми инфекциями, в том числе с распространяющимся целлюлитом, остеомиелитом или бактериемией.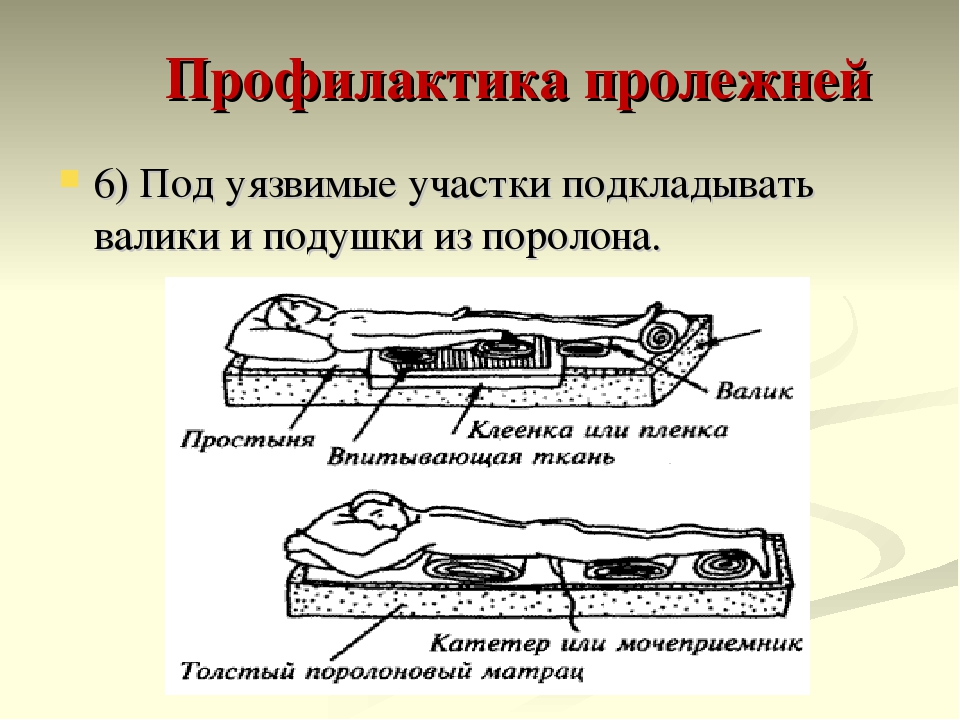 Из-за высокой связанной с этим смертности при подозрении на бактериемию или сепсис целесообразны эмпирические антибиотики. Применение местных антибиотиков не показано.
Из-за высокой связанной с этим смертности при подозрении на бактериемию или сепсис целесообразны эмпирические антибиотики. Применение местных антибиотиков не показано.
Выбор антибиотиков основан на современном понимании микробиологии инфицированных пролежней. Поскольку такие инфекции обычно являются полимикробными, терапевтические схемы должны быть направлены против грамположительных и грамотрицательных факультативных организмов, а также анаэробных организмов (таблица 1).Из-за плохой перфузии тканей при инфицированных пролежнях антибактериальную терапию вначале следует назначать внутривенно пациентам с признаками системной инфекции.
Таблица 1
Схемы приема антибиотиков при инфицированных пролежнях.
Таблица 1
Схемы приема антибиотиков при инфицированных пролежнях.
Меры инфекционного контроля
Поскольку большинство пролежней возникает у пациентов, находящихся в лечебных учреждениях, повышенное внимание уделяется надлежащему инфекционному контролю. Цели инфекционного контроля — уменьшить бактериальную колонизацию и предотвратить заражение; свести к минимуму распространение патогенных организмов на других пациентов, персонал или окружающую среду; и для предотвращения отбора устойчивых микроорганизмов. В 1994 г. Агентство медицинских исследований и качества включило 5 рекомендаций по инфекционному контролю в свои рекомендации по лечению пациентов с пролежнями в лечебных учреждениях [22]. Из этих рекомендаций 4 предназначены для уменьшения бактериального заражения раны, а 1 — для уменьшения распространения патогенов (таблица 2).Каждой из этих рекомендаций была присвоена оценка C за силу доказательств, указывающих на мнение экспертов, а не за достоверные данные клинических испытаний. Ясно, что необходимы дополнительные исследования в этой области [27].
Цели инфекционного контроля — уменьшить бактериальную колонизацию и предотвратить заражение; свести к минимуму распространение патогенных организмов на других пациентов, персонал или окружающую среду; и для предотвращения отбора устойчивых микроорганизмов. В 1994 г. Агентство медицинских исследований и качества включило 5 рекомендаций по инфекционному контролю в свои рекомендации по лечению пациентов с пролежнями в лечебных учреждениях [22]. Из этих рекомендаций 4 предназначены для уменьшения бактериального заражения раны, а 1 — для уменьшения распространения патогенов (таблица 2).Каждой из этих рекомендаций была присвоена оценка C за силу доказательств, указывающих на мнение экспертов, а не за достоверные данные клинических испытаний. Ясно, что необходимы дополнительные исследования в этой области [27].
Таблица 2
Рекомендации по инфекционному контролю Агентства по исследованиям и качеству здравоохранения (ранее известное как Агентство по политике и исследованиям в области здравоохранения) для жителей учреждений длительного ухода с пролежнями [22].
Таблица 2
Рекомендации по инфекционному контролю от Агентства по исследованиям и качеству здравоохранения (ранее известное как Агентство по политике и исследованиям в области здравоохранения) для жителей учреждений длительного ухода с пролежнями [22].
Профилактика
В идеальном мире единственным подзаголовком в мини-обзоре инфицированных пролежней было бы «Профилактика». Ключи к профилактике — это выявление пациентов из группы риска, улучшение общего состояния здоровья, минимизация воздействия внешних факторов и продвижение образовательных программ о пролежнях для лиц, осуществляющих уход. В связи с этим невозможно переоценить важность качественного сестринского ухода для профилактики пролежней. Заболеваемость пролежнями в учреждении длительного ухода часто является прямым показателем качества оказываемого медсестринского ухода, особенно в отношении тщательного внимания, уделяемого аккуратному расположению и частому переворачиванию прикованного к постели пациента. Различные шкалы прогнозирования риска (такие как шкалы Брейдена или Нортона) были разработаны для помощи в оценке состояния пациентов и выявления пациентов, которым следует рассмотреть возможность раннего лечения или профилактики пролежней [28, 29]. Возможность минимизировать 4 внешних фактора риска (давление, трение, напряжение сдвига и влажность) имеет решающее значение для этой превентивной стратегии. Давление можно уменьшить путем осторожного позиционирования и поворота. Напряжения трения и сдвига можно избежать, если не перетягивать пациентов через их кровати и обращать внимание на их положение.Влага обычно является результатом недержания мочи; Если возможно, недержание мочи следует лечить или уменьшить его последствия с помощью впитывающих подушечек. Также есть убедительные доказательства того, что образовательные программы могут привести к снижению частоты пролежней [30]. Множество устройств и различных повязок и средств местного действия, которые были предложены для лечения или профилактики пролежней.
Различные шкалы прогнозирования риска (такие как шкалы Брейдена или Нортона) были разработаны для помощи в оценке состояния пациентов и выявления пациентов, которым следует рассмотреть возможность раннего лечения или профилактики пролежней [28, 29]. Возможность минимизировать 4 внешних фактора риска (давление, трение, напряжение сдвига и влажность) имеет решающее значение для этой превентивной стратегии. Давление можно уменьшить путем осторожного позиционирования и поворота. Напряжения трения и сдвига можно избежать, если не перетягивать пациентов через их кровати и обращать внимание на их положение.Влага обычно является результатом недержания мочи; Если возможно, недержание мочи следует лечить или уменьшить его последствия с помощью впитывающих подушечек. Также есть убедительные доказательства того, что образовательные программы могут привести к снижению частоты пролежней [30]. Множество устройств и различных повязок и средств местного действия, которые были предложены для лечения или профилактики пролежней. К сожалению, хорошо спланированные клинические испытания для оценки и поддержки использования этих методов чрезвычайно редки и явно оправданы.
К сожалению, хорошо спланированные клинические испытания для оценки и поддержки использования этих методов чрезвычайно редки и явно оправданы.
Список литературы
1.
Распространенность, заболеваемость, факторы риска и влияние пролежней
,
Clin Geriatr Med
,
1997
, vol.
13
(стр.
421
—
37
) 2,.
Стоимость заживления пролежней в различных медицинских учреждениях
,
Adv Wound Care
,
1996
, vol.
9
(стр.
18
—
22
) 3,,,.
Остеомиелит, связанный с пролежнями: стоимость игнорирования
,
Adv Skin Wound Care
,
2000
, vol.
13
(стр.
25
—
9
) 4,,,.
Стоимость лечения пролежней в Нидерландах
,
Adv Skin Wound Care
,
2002
, vol.
15
(стр.
72
—
7
) 5
Оценка риска затрат на распространение пролежней: заявление конференции по развитию консенсуса. Национальная консультативная группа по пролежням
,
Decubitus
,
1989
, vol.
2
(стр.
24
—
8
) 6,,,,.
Эпидемиология и естественное течение пролежней у пожилых обитателей домов престарелых
,
JAMA
,
1990
, vol.
264
(стр.
2905
—
9
) 7« и др.
Проспективное исследование пролежневых язв в двух учреждениях длительного лечения
,
Can J Infect Control
,
1994
, vol.
9
(стр.
35
—
8
) 8,. ,.
Пролежни в доме престарелых
,
Улучшение ухода в доме престарелых: всесторонние обзоры клинических исследований
,
1993
, vol.
4
Ньюбери Парк, Калифорния
Sage Publications
(стр.
102
—
30
) 9,,,,.
Госпитальные пролежни: факторы риска и использование средств профилактики
,
Arch Intern Med
,
1998
, vol.
158
(стр.
1940
—
5
) 10,.
Пролежень: патофизиология и принципы лечения
,
Ann Intern Med
,
1981
, vol.
94
(стр.
661
—
6
) 11,.
Причина, профилактика и лечение пролежней
,
Neurol Clin
,
1991
, vol.
9
(стр.
797
—
808
) 12,,.
Инфекции среди пациентов в домах престарелых: политика, распространенность, проблемы
,
N Engl J Med
,
1981
, vol.
305
(стр.
731
—
5
) 13,.
Инфицированная пролежневая язва
,
Int J Dermatol
,
1989
, vol.
28
(стр.
643
—
7
) 14,,,,.
Остеомиелит, связанный с пролежнями
,
Arch Intern Med
,
1994
, vol.
154
(стр.
753
—
8
) 15,,,.
Сепсис, связанный с пролежневыми язвами
,
Am J Med
,
1976
, vol.
61
(стр.
346
—
50
) 16,,.
Клиндамицин для лечения сепсиса, вызванного пролежневыми язвами
,
J Infect Dis
,
1977
, vol.
735
(стр.
565
—
8
) 17,,,.
Бактериемия в учреждении длительного ухода: пятилетнее проспективное исследование 163 последовательных эпизодов
,
Clin Infect Dis
,
1992
, vol.
14
(стр.
647
—
54
) 18,,,.
Инфицированные пролежни: сравнение методов бактериальной идентификации
,
South Med J
,
1992
, vol.
85
(стр.
901
—
3
) 19,,.
Орошение-аспирация для культивирования дренирующих пролежневых язв: корреляция бактериологических данных с балльным индексом клинического воспаления
,
J Clin Microbiol
,
1990
, vol.
28
(стр.
2389
—
93
) 20,,,,,.
Прогноз остеомиелита у больных с пролежнями
,
Plastic Reconstr Surg
,
1988
, vol.
81
(стр.
229
—
32
) 21,,,.
Остеомиелит таза / бедер у парализованных пациентов: точность и клиническое применение МРТ
,
J Comput Assist Tomogr
,
1998
, vol.
22
(стр.
437
—
43
) 22,,. ,
Руководство по клинической практике № 15: лечение пролежней
,
1994
Rockville, MD
Агентство политики и исследований в области здравоохранения (AHCPR), Министерство здравоохранения и социальных служб США
23,,, et al.
Не подозреваемый остеомиелит при язвах диабетической стопы: диагностика и мониторинг путем сканирования лейкоцитов с помощью индия In 111 оксихинолон
,
JAMA
,
1993
, vol.
266
(стр.
1246
—
51
) 24,.
Профилактика, уход и лечение пролежней у пациентов отделений интенсивной терапии
,
J Intensive Care Med
,
1989
, vol.
4
(стр.
117
—
23
) 25.
Роль питания в профилактике и заживлении пролежней
,
Clin Geriatr Med
,
1997
, vol.
13
(стр.
497
—
511
) 26,.
Пролежни: местное лечение ран
,
Clin Geriatr Med
,
1997
, vol.
13
(стр.
543
—
52
) 27.
Пересмотр рекомендаций AHCPR по борьбе с инфекцией пролежней
,
Обработка стомных ран
,
1999
, vol.
45
(стр.
88
—
91S
) 28,.
Клиническая применимость шкалы Брейдена для прогнозирования риска пролежней
,
Decubitus
,
1989
, vol.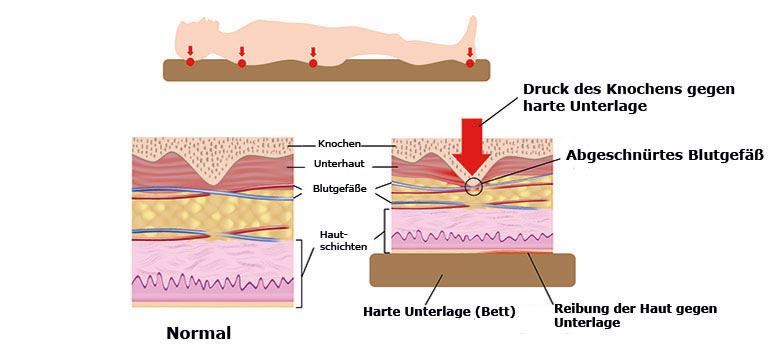
2
(стр.
44
—
6
) 29,,,,.
Вклад отдельных элементов в выполнение шкалы прогнозов пролежней Нортона
,
J Am Geriatr Soc
,
1998
, vol.
46
(стр.
1282
—
6
) 30,,,,,.
Влияние обучения персонала на развитие пролежней у пожилых госпитализированных пациентов
,
Arch Intern Med
,
1988
, vol.
148
(стр.
2241
—
3
) 31,.
Декубитные язвы: обновленная информация о новых подходах к лечению
,
Гериатрия
,
1988
, vol.
43
(стр.
37
—
9
)
© 2002 Американским обществом инфекционных болезней
инфицированных пролежней у пожилых людей | Клинические инфекционные болезни
Аннотация
Пролежни у пожилых людей могут вызвать значительную заболеваемость и смертность и являются серьезным экономическим бременем для системы здравоохранения. Профилактика должна быть конечной целью лечения пролежней и требует понимания патофизиологии, приводящей к пролежням, и средств снижения как внутренних, так и внешних факторов риска. Клинические проявления разнообразны, и раннее распознавание требует низкого порога подозрения. Клиническое обследование часто недооценивает степень поражения глубоких тканей, и его результаты неадекватны для выявления сопутствующего остеомиелита. Микробиологические данные, полученные из глубокой биопсии тканей, полезны для направления противомикробной терапии, но их недостаточно в качестве единственного критерия для диагностики инфекции.Визуализирующие исследования, такие как компьютерная томография и магнитно-резонансная томография, полезны, но биопсия кости и гистопатологическая оценка остаются «золотым стандартом» для выявления остеомиелита. Целями лечения пролежней должны быть устранение инфекции, содействие заживлению ран и установление эффективного инфекционного контроля.
Профилактика должна быть конечной целью лечения пролежней и требует понимания патофизиологии, приводящей к пролежням, и средств снижения как внутренних, так и внешних факторов риска. Клинические проявления разнообразны, и раннее распознавание требует низкого порога подозрения. Клиническое обследование часто недооценивает степень поражения глубоких тканей, и его результаты неадекватны для выявления сопутствующего остеомиелита. Микробиологические данные, полученные из глубокой биопсии тканей, полезны для направления противомикробной терапии, но их недостаточно в качестве единственного критерия для диагностики инфекции.Визуализирующие исследования, такие как компьютерная томография и магнитно-резонансная томография, полезны, но биопсия кости и гистопатологическая оценка остаются «золотым стандартом» для выявления остеомиелита. Целями лечения пролежней должны быть устранение инфекции, содействие заживлению ран и установление эффективного инфекционного контроля.
Пролежни имеют важные последствия как для пациентов, так и для системы здравоохранения.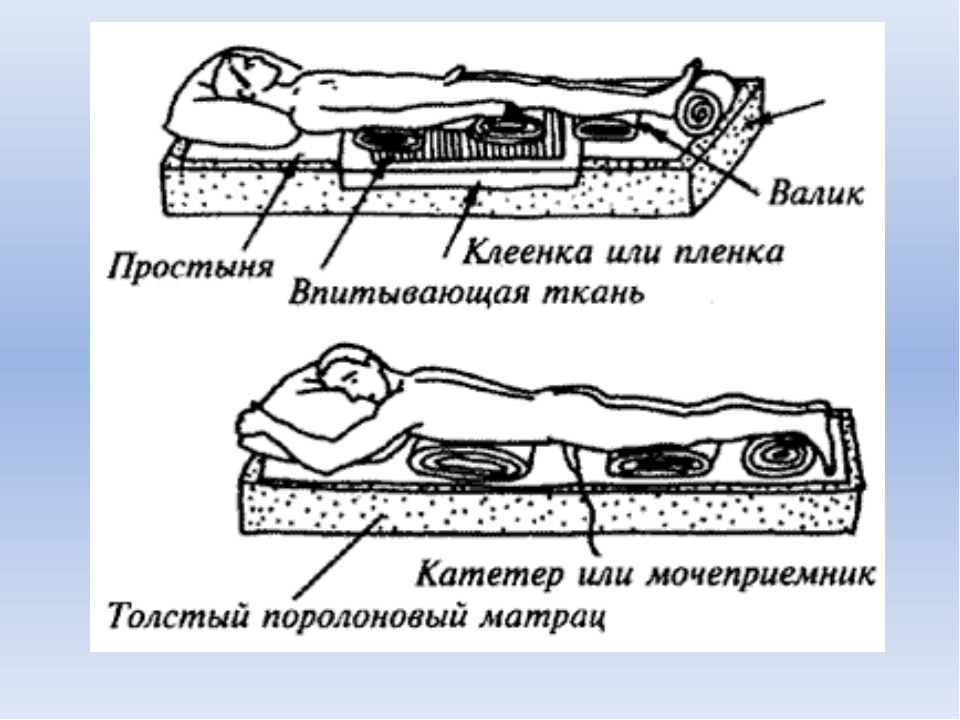 Они могут вызывать сильную или непереносимую боль, подвержены инфекциям и связаны с высокими показателями смертности [1].Они также ложатся значительным экономическим бременем на систему здравоохранения. В исследовании 1996 года дополнительные затраты на пролежневую язву (в долларах США) составляли 2731 доллар [2], и эта стоимость была значительно выше (59 000 долларов), если пролежневая язва была связана с остеомиелитом [3]. В Нидерландах лечение пролежней составляет> 1% от общего бюджета здравоохранения [4].
Они могут вызывать сильную или непереносимую боль, подвержены инфекциям и связаны с высокими показателями смертности [1].Они также ложатся значительным экономическим бременем на систему здравоохранения. В исследовании 1996 года дополнительные затраты на пролежневую язву (в долларах США) составляли 2731 доллар [2], и эта стоимость была значительно выше (59 000 долларов), если пролежневая язва была связана с остеомиелитом [3]. В Нидерландах лечение пролежней составляет> 1% от общего бюджета здравоохранения [4].
Эпидемиология и факторы риска
Пролежни — это участки некроза, вызванные сжатием между костными выступами и внешними поверхностями.Повреждение может быть относительно незначительным или может привести к массивному разрушению более глубоких тканей, что может вызвать значительную заболеваемость и смертность. Заболеваемость и распространенность пролежней зависит от используемого определения пролежней и исследуемой популяции пациентов. Национальная консультативная группа по пролежням классифицировала пролежни по 4 стадиям [5]:
Национальная консультативная группа по пролежням классифицировала пролежни по 4 стадиям [5]:
Стадия I: Неуплывающаяся эритема неповрежденной кожи.
Стадия II: потеря частичной толщины эпидермиса или дермы; Поражения могут проявляться в виде ссадин, волдырей или поверхностных язв.
Стадия III: потеря кожи на всю толщину, которая может распространяться на фасцию, но не через нее; язва может быть подорвана.
Стадия IV: потеря кожи на всю толщину с вовлечением более глубоких структур, таких как мышцы, кости или суставы.
Среди жителей домов престарелых распространенность пролежней, отнесенных ко II стадии и выше, составляет 1,2–11,3% [1]. В одном продольном исследовании у 17% лиц, госпитализированных в дома престарелых, на момент госпитализации были пролежни [6]. Среди лиц, у которых на момент поступления не было пролежней, риск развития пролежней после госпитализации составил 13% в первый год после поступления и 21% — на второй год [6].С другой стороны, канадское исследование показало, что за двухлетний период заболеваемость составила всего ∼3% [7]. В исследовании 74 учреждений длительного ухода, проведенном Департаментом по делам ветеранов, частота новых пролежней сильно различалась от учреждения к учреждению и составляла от 0% до 10,9% в течение 6 месяцев [8]. При сравнении заболеваемости пролежнями в разных учреждениях было обнаружено, что состав пациентов является важной переменной. Среди пациентов, госпитализированных в отделения неотложной помощи без пролежней, 11.У 2% пациентов в возрасте 70–79 лет и у 34% пациентов в возрасте старше 90 лет в конечном итоге развиваются пролежни [9]. Начало развития пролежней произошло в среднем через 9 дней после поступления в больницу.
В исследовании 74 учреждений длительного ухода, проведенном Департаментом по делам ветеранов, частота новых пролежней сильно различалась от учреждения к учреждению и составляла от 0% до 10,9% в течение 6 месяцев [8]. При сравнении заболеваемости пролежнями в разных учреждениях было обнаружено, что состав пациентов является важной переменной. Среди пациентов, госпитализированных в отделения неотложной помощи без пролежней, 11.У 2% пациентов в возрасте 70–79 лет и у 34% пациентов в возрасте старше 90 лет в конечном итоге развиваются пролежни [9]. Начало развития пролежней произошло в среднем через 9 дней после поступления в больницу.
Факторы риска развития пролежней могут быть внутренними или внешними. Ограниченная подвижность и плохое питание — самые сильные внутренние предикторы образования пролежней. Недержание, пожилой возраст, сахарный диабет, инсульт, белая раса, кожные аномалии и мужской пол также были вовлечены в многомерный анализ в некоторых исследованиях [1].Внешние факторы включают давление, трение, напряжение сдвига и влажность; из них наиболее важным является давление.
Обратная зависимость между степенью внешнего давления и временем, необходимым для повреждения ткани, была продемонстрирована на нескольких моделях животных (рис. 1) [10]. Пациент, лежащий на больничном матрасе, может создавать давление 45–75 мм рт. Ст. На такие костные выступы, как крестец, большие вертела и пятки, где обычно образуются пролежни (рис. 2).Если это давление поддерживается в течение 3–4 часов, давление капиллярной перфузии в глубоких тканях будет превышено (по оценкам, 20–30 мм рт. Ст.), И могут возникнуть пролежни [11]. Важно понимать, что давление является самым высоким на границе раздела мышцы / кости, и что жир и мышцы более восприимчивы к повреждениям, связанным с давлением, чем кожа. Таким образом, появление видимого поражения кожи часто приводит к недооценке степени поражения глубоких тканей (рис. 3).
Рисунок 1
Обратная зависимость давления от времени при образовании пролежней в экспериментальных условиях на животной модели.Из [11].
Рисунок 1
Обратная зависимость давления от времени при образовании пролежней в экспериментальных условиях на животной модели. Из [11].
Из [11].
Рисунок 2
Распространенные места пролежней (заштрихованные участки) в положении лежа и на спине. Из [10].
Рисунок 2
Распространенные места пролежней (заштрихованные участки) в положении лежа и на спине. Из [10].
Рисунок 3
Давление на любой костный выступ передается через промежуточные ткани к поверхности кожи в виде трехмерного конусообразного градиента, при этом наибольшее давление возникает на широкой поверхности кости, а давление уменьшается по направлению к поверхности кожи.Таким образом, появление видимого поражения кожи часто приводит к недооценке степени поражения глубоких тканей. Из [10].
Рисунок 3
Давление на любой костный выступ передается через промежуточные ткани на поверхность кожи в виде трехмерного конусообразного градиента, при этом наибольшее давление происходит на широкой поверхности кости, а давление на поверхность кожи уменьшается. . Таким образом, появление видимого поражения кожи часто приводит к недооценке степени поражения глубоких тканей. Из [10].
Из [10].
Напряжение трения и сдвига может возникнуть, когда пациента тащат по поверхности или ставят с изголовьем кровати в поднятом положении. Трение может повредить поверхностную кожу, а напряжение сдвига может защемить более глубокие сосуды, что приведет к усилению ишемии. Язвы, вызванные напряжением сдвига, могут иметь обширный некроз глубоких тканей и могут быть намного хуже, чем можно предположить при внешнем осмотре. Влага, например, вызванная недержанием, может в 5 раз увеличить риск развития пролежней.Он также может служить источником бактериального заражения.
Инфицированные пролежни
Эпидемиология инфекции пролежней недостаточно хорошо описана. В одном проспективном исследовании 16 пациентов с пролежнями, которые наблюдались в течение 2184 дней, частота инфицирования составила 1,4 случая на 1000 пациенто-язвенно-дней [7]. Исследование точечной распространенности показало, что 6% из 532 жителей домов престарелых получали лечение от инфицированных пролежней [12]. Из-за разнообразных клинических проявлений низкий порог подозрения важен для распознавания инфекции, связанной с пролежнями.Подход к лечению потенциально инфицированных пролежней требует клинической оценки и суждения, микробиологической оценки, визуализационных исследований и гистопатологического исследования образцов глубокой биопсии тканей.
Из-за разнообразных клинических проявлений низкий порог подозрения важен для распознавания инфекции, связанной с пролежнями.Подход к лечению потенциально инфицированных пролежней требует клинической оценки и суждения, микробиологической оценки, визуализационных исследований и гистопатологического исследования образцов глубокой биопсии тканей.
Клиническая оценка
Клиническая оценка пролежней начинается с выявления пациентов, относящихся к группе риска, и осмотра на предмет ранних признаков образования пролежней в анатомических областях, где такие язвы встречаются чаще всего (рис. 2).Тщательное клиническое обследование имеет решающее значение для выявления пролежней, которые могут служить скрытым очагом инфекции. Полезно распознать типичные признаки поражения мягких тканей, такие как тепло, эритема, местная болезненность, гнойные выделения и наличие неприятного запаха. Однако из-за сопутствующих заболеваний и преклонного возраста системные признаки, такие как лихорадка и лейкоцитоз, могут быть минимальными или отсутствовать, и даже местные признаки воспаления могут быть неочевидными [13].
Остеомиелит, связанный с пролежнями, нелегко диагностировать клинически.В исследовании 36 пациентов с подозрением на остеомиелит, связанный с пролежнями, точность клинического обследования составила всего 53%, чувствительность — 33%, а специфичность — 60% [14]. Даже наличие незаживающей раны или обнаженной кости не всегда указывало на лежащий в основе остеомиелит.
Проявления инфекции при пролежнях могут быть очень разнообразными. Отсроченное заживление ран может быть единственным признаком инфекции, которая может произойти в присутствии> 10 6 микроорганизмов на грамм ткани [13].Более серьезные проявления инфекции — остеомиелит и бактериемия. Остеомиелит может проявляться в виде плохо заживающей раны с системными проявлениями или без них, такими как лихорадка, лейкоцитоз и другие признаки сепсиса. Напротив, бактериемия, вызванная инфицированными пролежнями, обычно проявляется признаками системной воспалительной реакции, включая лихорадку, озноб, спутанность сознания и гипотонию, а уровень смертности среди пациентов с бактериемией из-за инфицированных пролежней приближается к 50% [15].
Микробиологическая оценка
В исследовании 23 пациентов, прошедших последовательную оценку, бактериологические данные для клинически инфицированных пролежней были оценены как с помощью аэробных, так и анаэробных методов культивирования и специальной транспортировки образцов [16]. Было выделено в среднем 4 изолята (3 аэроба и 1 анаэроб). Бактериемия была чрезвычайно распространена (79%) среди этих пациентов с проявлениями сепсиса. Аэробы чаще выделяли из язв, чем анаэробы, но в два раза больше анаэробов было извлечено из культур образцов крови, полученных от 19 пациентов с бактериемией.Изоляты, извлеченные из язвы, включали Proteus mirabilis, Escherichia coli , энтерококки, стафилококки и видов Pseudomonas . Анаэробные изоляты включали видов Peptostreptococcus , Bacteroides fragilis и Clostridium perfringens . Преобладающими изолятами бактериемии были B. fragilis, Peptostreptococcus видов, P. mirabilis и Staphylococcus aureus . В 41% случаев бактериемия была полимикробной.В 5-летнем проспективном исследовании бактериемии среди пациентов учреждения длительного ухода Muder et al. [17] сообщили, что инфицированные пролежни были второй ведущей причиной бактериемии (ведущей причиной была инфекция мочевыводящих путей) и наиболее вероятным источником полимикробной бактериемии. Таким образом, посев крови явно очень важен в первоначальной микробиологической оценке всех пациентов с подозрением на инфекцию, связанную с пролежнями.
mirabilis и Staphylococcus aureus . В 41% случаев бактериемия была полимикробной.В 5-летнем проспективном исследовании бактериемии среди пациентов учреждения длительного ухода Muder et al. [17] сообщили, что инфицированные пролежни были второй ведущей причиной бактериемии (ведущей причиной была инфекция мочевыводящих путей) и наиболее вероятным источником полимикробной бактериемии. Таким образом, посев крови явно очень важен в первоначальной микробиологической оценке всех пациентов с подозрением на инфекцию, связанную с пролежнями.
Задача микробиологической оценки — отличить бактериальную инвазию от колонизации.Культуры крови или посевы образцов глубокой тканевой биопсии обычно более клинически значимы, чем посевы образцов поверхностных мазков или аспирации пролежней. В одном исследовании положительные результаты были получены для 97% посевов образцов поверхностных мазков по сравнению с 43% аспираций и 63% культур образцов глубокой тканевой биопсии [18]. Согласованность между различными видами бактерий, идентифицированными при биопсии, и теми, которые были идентифицированы при аспирации и посеве мазков, была низкой. Был сделан вывод, что посев мазков привел к слишком большому количеству ложноположительных результатов и что аспирация была слишком нечувствительной для общего использования. В другом исследовании сравнивали биопсию глубоких тканей с аспирацией дренирующих пролежней [19]. В этом исследовании 1 мл стерильного физиологического раствора промывали краю раны и массировали эту область перед аспирацией. По сравнению с биопсией глубоких тканей, этот метод имел чувствительность 93% и специфичность 99% [19]. Подобные виды были идентифицированы с помощью ирригационно-аспирационной биопсии.Однако аспирированные образцы клинически незараженных язв также содержат бактерии в 30% случаев [7].
Был сделан вывод, что посев мазков привел к слишком большому количеству ложноположительных результатов и что аспирация была слишком нечувствительной для общего использования. В другом исследовании сравнивали биопсию глубоких тканей с аспирацией дренирующих пролежней [19]. В этом исследовании 1 мл стерильного физиологического раствора промывали краю раны и массировали эту область перед аспирацией. По сравнению с биопсией глубоких тканей, этот метод имел чувствительность 93% и специфичность 99% [19]. Подобные виды были идентифицированы с помощью ирригационно-аспирационной биопсии.Однако аспирированные образцы клинически незараженных язв также содержат бактерии в 30% случаев [7].
Результаты посева также следует интерпретировать с осторожностью в случаях остеомиелита. В исследовании 36 пациентов с длительно незаживающими пролежнями только у 17% пациентов были обнаружены гистопатологические доказательства хронического остеомиелита [14]. У этих пациентов были положительные результаты посева образцов костной биопсии, но также у 73% пациентов без гистологических признаков остеомиелита.
На основании вышеупомянутой информации можно сделать вывод, что (1) культуры из поверхностных мазков обычно отражают колонизацию, а не инфекцию и не являются клинически полезными, (2) аспирации иглой трудно интерпретировать и либо не должны использоваться, либо должны следует интерпретировать с осторожностью, и (3) результаты посевов сами по себе, даже результаты посевов костей или посевов других образцов глубокой биопсии тканей, не должны использоваться в качестве единственного критерия инфекции без клинических или гистопатологических свидетельств инфекции.
Исследования изображений
Визуализирующие исследования полезны при оценке пролежней для определения наличия остеомиелита и определения степени поражения глубоких тканей.
Обычная рентгенография . Обычные рентгенограммы играют ограниченную роль в оценке пролежней. Костные изменения, такие как реактивные изменения надкостницы и гетеротопическое образование новой кости, обычно связанное с остеомиелитом, также могут присутствовать при неинфицированных пролежнях. Кроме того, литические костные поражения редко наблюдаются в случаях остеомиелита, связанного с пролежнями [14]. Синограммы могут быть полезны для определения степени язвы, но их ценность, вероятно, уменьшилась с появлением КТ и МРТ.
Кроме того, литические костные поражения редко наблюдаются в случаях остеомиелита, связанного с пролежнями [14]. Синограммы могут быть полезны для определения степени язвы, но их ценность, вероятно, уменьшилась с появлением КТ и МРТ.
КТ и МРТ . CT может быть более полезным для определения степени глубокого повреждения мягких тканей, связанного с пролежнями. Несмотря на свою высокую специфичность, КТ имеет относительно низкую чувствительность для диагностики ассоциированного остеомиелита (11%) [20].МРТ более полезна для выявления остеомиелита, связанного с пролежнями. В исследовании 42 пациентов с пролежнями, связанными с повреждениями спинного мозга, МРТ продемонстрировала наличие остеомиелита с чувствительностью 98% и специфичностью 89% по сравнению с эталонным стандартом биопсии кости (для 32 пациентов) и клиническим наблюдением. -вверх (на 10 дополнительных пациентов) [21]. Одно предостережение заключается в том, что распространенность остеомиелита в исследовании была чрезвычайно высокой (47 из 59 исследований), и это могло повлиять на интерпретацию результатов. Эффективность МРТ для выявления остеомиелита, связанного с пролежнями, в группах населения с более низкой распространенностью заболевания или у пожилых пациентов остается неясной и требует дальнейшего изучения.
Эффективность МРТ для выявления остеомиелита, связанного с пролежнями, в группах населения с более низкой распространенностью заболевания или у пожилых пациентов остается неясной и требует дальнейшего изучения.
Радионуклидная сцинтиграфия . Хотя трехфазное сканирование костей с использованием дифосфата технеция-99m и сцинтиграфия с галлием очень полезны при диагностике гематогенного остеомиелита, было показано, что им не хватает специфичности для выявления остеомиелита, вызванного пролежнями [22].Сканирование лейкоцитов, меченных индием, может быть более специфичным для пациентов с патологией смежных мягких тканей. При исследовании 41 язвы диабетической стопы, сканирование лейкоцитов с индием имело специфичность 77% по сравнению с биопсией кости [23]. К сожалению, этот метод недостаточно изучен у пациентов с пролежнями.
Таким образом, клиническое обследование может указать на наличие поверхностной инфекции мягких тканей, но оно неадекватно для определения степени поражения глубоких тканей и бесполезно для диагностики сопутствующего остеомиелита.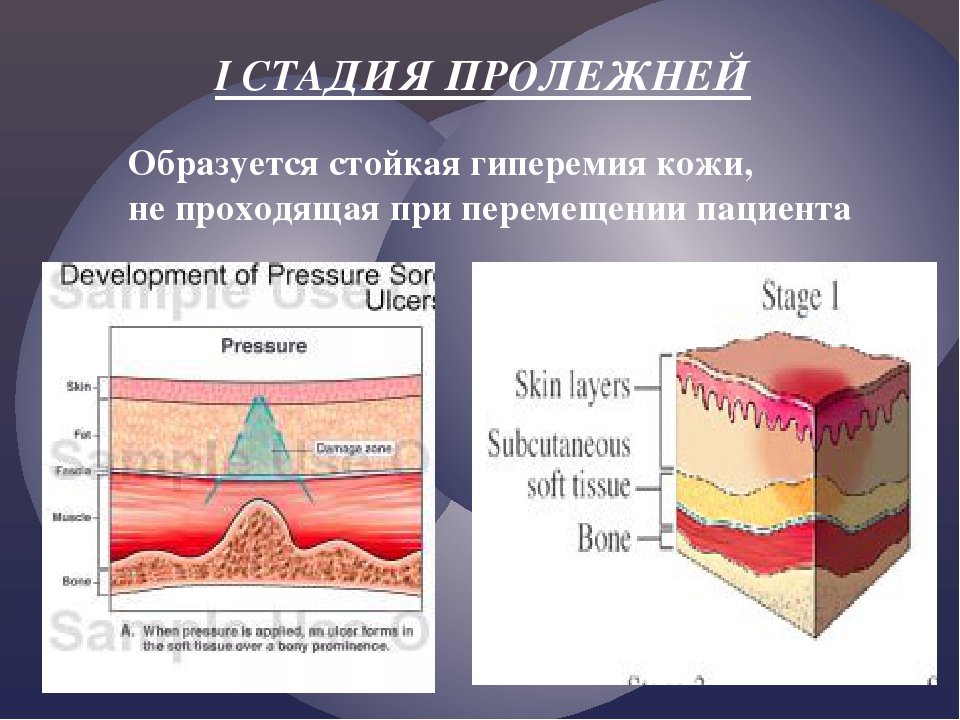 Микробиологические данные, полученные с помощью глубокой биопсии тканей, полезны для направления антимикробной терапии после диагностики инфекции. Однако самого по себе наличия бактерий (даже при обнаружении глубокой тканевой культурой) недостаточно для диагностики инфекции. Из рентгенографических исследований могут быть полезны МРТ и КТ, но данных недостаточно, чтобы рекомендовать их общее использование в домах престарелых или у пожилых людей. Сканирование лейкоцитов, меченных индием, более специфично, чем сканирование технеция или галлия, для выявления основного остеомиелита; однако полезность сканирования с технецием или галлием у пожилых пациентов с инфицированными пролежнями требует критической оценки.Биопсия кости остается «золотым стандартом» и должна использоваться в случаях неопределенности, особенно если предполагается длительная противомикробная терапия.
Микробиологические данные, полученные с помощью глубокой биопсии тканей, полезны для направления антимикробной терапии после диагностики инфекции. Однако самого по себе наличия бактерий (даже при обнаружении глубокой тканевой культурой) недостаточно для диагностики инфекции. Из рентгенографических исследований могут быть полезны МРТ и КТ, но данных недостаточно, чтобы рекомендовать их общее использование в домах престарелых или у пожилых людей. Сканирование лейкоцитов, меченных индием, более специфично, чем сканирование технеция или галлия, для выявления основного остеомиелита; однако полезность сканирования с технецием или галлием у пожилых пациентов с инфицированными пролежнями требует критической оценки.Биопсия кости остается «золотым стандартом» и должна использоваться в случаях неопределенности, особенно если предполагается длительная противомикробная терапия.
Терапия
Цели лечения инфицированных пролежней — устранить инфекцию и помочь заживлению ран. Проведение соответствующей терапии требует понимания факторов риска и патофизиологии, которые приводят к образованию пролежней.
Проведение соответствующей терапии требует понимания факторов риска и патофизиологии, которые приводят к образованию пролежней.
Лечение для заживления ран . В дополнение к лечению инфекции следует уделять внимание способствованию заживлению самой пролежни. Это требует уменьшения как внутренних, так и внешних факторов риска и тщательного местного ухода за раной. Хотя многие внутренние факторы риска развития пролежней не поддаются вмешательству, некоторые сопутствующие состояния, связанные с замедленным заживлением ран, такие как плохой статус питания, застойная сердечная недостаточность и сахарный диабет, можно оптимально контролировать [24].Имеются данные о том, что пациенты, которые потребляют большое количество белка, могут испытывать улучшение заживления ран по сравнению с пациентами, потребляющими недостаточное количество калорий. Однако не было продемонстрировано, что добавки с энтеральным питанием улучшают заживление ран или предотвращают пролежни [25].
Снижение внешних факторов, в частности, снижение давления — краеугольный камень терапии. Механические устройства для понижения давления можно разделить на статические и динамические. Статические устройства, такие как матрасы или опоры, наполненные пеной или жидкостью, поддерживают постоянное давление, когда пациент не движется, но они распределяют давление по большей площади, чем стандартные матрасы.Эти устройства подходят для пациентов, которые могут принимать различные позы, не испытывая нагрузки на язву и не сжимая поддерживающий материал [22]. Для пациентов, которые не могут избежать нагрузки на язву или которые не заживают, как ожидалось, лучшим выбором может быть устройство для динамического сброса давления, такое как воздушно-псевдоожиженный слой. Эти устройства меняют свою опору за счет переменных потоков воздуха для перераспределения давления на тело, и они могут достичь большей степени снижения давления, чем статические устройства (рис. 4).Таким образом, большинство авторитетных специалистов рекомендует использовать динамические кровати для ведения пациентов с пролежнями от III до IV стадии и для тех, кто не отвечает на стандартную терапию [22].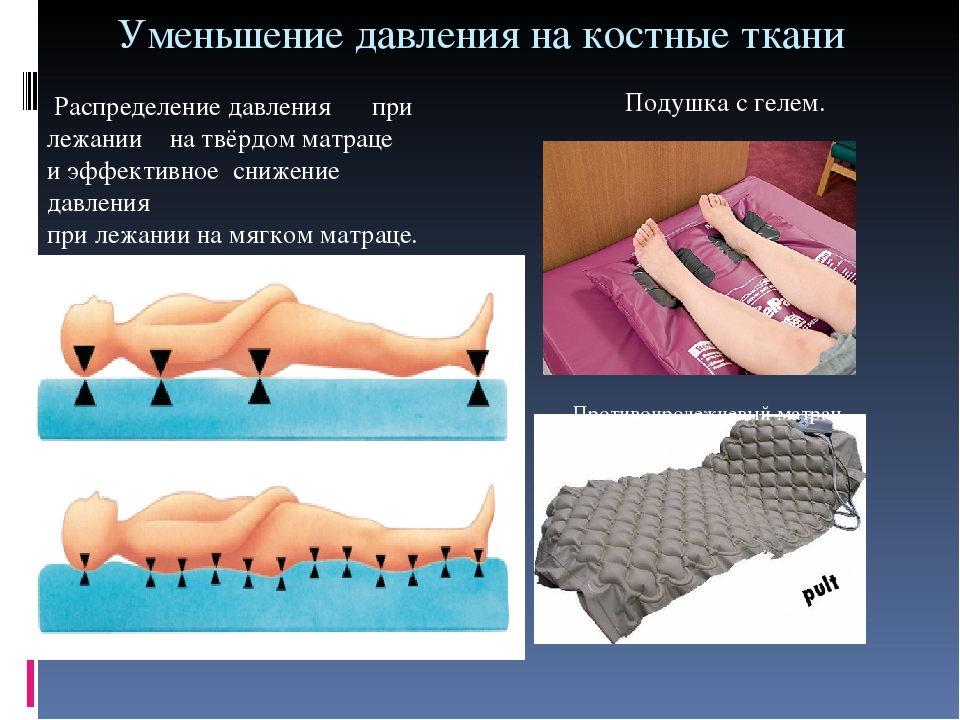
Рисунок 4
Степень снижения давления в миллиметрах ртутного столба (мм рт. Ст.), Достигаемая в различных анатомических точках с помощью устройств для сброса давления. HOB, изголовье кровати. Из [31].
Рисунок 4
Степень снижения давления в миллиметрах ртутного столба (мм рт. Ст.), Достигаемая в различных анатомических точках с помощью устройств для сброса давления.HOB, изголовье кровати. Из [31].
Местный уход за ранами — еще один фундаментальный компонент лечения пролежней. Удаление некротической ткани, выбор соответствующей повязки и хирургическое вмешательство — все это важные аспекты ухода за раной, и они были подробно рассмотрены в другом месте [26].
Лечение инфекции . Может потребоваться сочетание хирургического и медицинского вмешательства. Для удаления некротических тканей и дренирования абсцессов необходима хирургическая обработка раны.Системную противомикробную терапию следует применять пациентам с серьезными пролежневыми инфекциями, в том числе с распространяющимся целлюлитом, остеомиелитом или бактериемией. Из-за высокой связанной с этим смертности при подозрении на бактериемию или сепсис целесообразны эмпирические антибиотики. Применение местных антибиотиков не показано.
Из-за высокой связанной с этим смертности при подозрении на бактериемию или сепсис целесообразны эмпирические антибиотики. Применение местных антибиотиков не показано.
Выбор антибиотиков основан на современном понимании микробиологии инфицированных пролежней. Поскольку такие инфекции обычно являются полимикробными, терапевтические схемы должны быть направлены против грамположительных и грамотрицательных факультативных организмов, а также анаэробных организмов (таблица 1).Из-за плохой перфузии тканей при инфицированных пролежнях антибактериальную терапию вначале следует назначать внутривенно пациентам с признаками системной инфекции.
Таблица 1
Схемы приема антибиотиков при инфицированных пролежнях.
Таблица 1
Схемы приема антибиотиков при инфицированных пролежнях.
Меры инфекционного контроля
Поскольку большинство пролежней возникает у пациентов, находящихся в лечебных учреждениях, повышенное внимание уделяется надлежащему инфекционному контролю. Цели инфекционного контроля — уменьшить бактериальную колонизацию и предотвратить заражение; свести к минимуму распространение патогенных организмов на других пациентов, персонал или окружающую среду; и для предотвращения отбора устойчивых микроорганизмов. В 1994 г. Агентство медицинских исследований и качества включило 5 рекомендаций по инфекционному контролю в свои рекомендации по лечению пациентов с пролежнями в лечебных учреждениях [22]. Из этих рекомендаций 4 предназначены для уменьшения бактериального заражения раны, а 1 — для уменьшения распространения патогенов (таблица 2).Каждой из этих рекомендаций была присвоена оценка C за силу доказательств, указывающих на мнение экспертов, а не за достоверные данные клинических испытаний. Ясно, что необходимы дополнительные исследования в этой области [27].
Цели инфекционного контроля — уменьшить бактериальную колонизацию и предотвратить заражение; свести к минимуму распространение патогенных организмов на других пациентов, персонал или окружающую среду; и для предотвращения отбора устойчивых микроорганизмов. В 1994 г. Агентство медицинских исследований и качества включило 5 рекомендаций по инфекционному контролю в свои рекомендации по лечению пациентов с пролежнями в лечебных учреждениях [22]. Из этих рекомендаций 4 предназначены для уменьшения бактериального заражения раны, а 1 — для уменьшения распространения патогенов (таблица 2).Каждой из этих рекомендаций была присвоена оценка C за силу доказательств, указывающих на мнение экспертов, а не за достоверные данные клинических испытаний. Ясно, что необходимы дополнительные исследования в этой области [27].
Таблица 2
Рекомендации по инфекционному контролю Агентства по исследованиям и качеству здравоохранения (ранее известное как Агентство по политике и исследованиям в области здравоохранения) для жителей учреждений длительного ухода с пролежнями [22].
Таблица 2
Рекомендации по инфекционному контролю от Агентства по исследованиям и качеству здравоохранения (ранее известное как Агентство по политике и исследованиям в области здравоохранения) для жителей учреждений длительного ухода с пролежнями [22].
Профилактика
В идеальном мире единственным подзаголовком в мини-обзоре инфицированных пролежней было бы «Профилактика». Ключи к профилактике — это выявление пациентов из группы риска, улучшение общего состояния здоровья, минимизация воздействия внешних факторов и продвижение образовательных программ о пролежнях для лиц, осуществляющих уход. В связи с этим невозможно переоценить важность качественного сестринского ухода для профилактики пролежней. Заболеваемость пролежнями в учреждении длительного ухода часто является прямым показателем качества оказываемого медсестринского ухода, особенно в отношении тщательного внимания, уделяемого аккуратному расположению и частому переворачиванию прикованного к постели пациента. Различные шкалы прогнозирования риска (такие как шкалы Брейдена или Нортона) были разработаны для помощи в оценке состояния пациентов и выявления пациентов, которым следует рассмотреть возможность раннего лечения или профилактики пролежней [28, 29]. Возможность минимизировать 4 внешних фактора риска (давление, трение, напряжение сдвига и влажность) имеет решающее значение для этой превентивной стратегии. Давление можно уменьшить путем осторожного позиционирования и поворота. Напряжения трения и сдвига можно избежать, если не перетягивать пациентов через их кровати и обращать внимание на их положение.Влага обычно является результатом недержания мочи; Если возможно, недержание мочи следует лечить или уменьшить его последствия с помощью впитывающих подушечек. Также есть убедительные доказательства того, что образовательные программы могут привести к снижению частоты пролежней [30]. Множество устройств и различных повязок и средств местного действия, которые были предложены для лечения или профилактики пролежней.
Различные шкалы прогнозирования риска (такие как шкалы Брейдена или Нортона) были разработаны для помощи в оценке состояния пациентов и выявления пациентов, которым следует рассмотреть возможность раннего лечения или профилактики пролежней [28, 29]. Возможность минимизировать 4 внешних фактора риска (давление, трение, напряжение сдвига и влажность) имеет решающее значение для этой превентивной стратегии. Давление можно уменьшить путем осторожного позиционирования и поворота. Напряжения трения и сдвига можно избежать, если не перетягивать пациентов через их кровати и обращать внимание на их положение.Влага обычно является результатом недержания мочи; Если возможно, недержание мочи следует лечить или уменьшить его последствия с помощью впитывающих подушечек. Также есть убедительные доказательства того, что образовательные программы могут привести к снижению частоты пролежней [30]. Множество устройств и различных повязок и средств местного действия, которые были предложены для лечения или профилактики пролежней. К сожалению, хорошо спланированные клинические испытания для оценки и поддержки использования этих методов чрезвычайно редки и явно оправданы.
К сожалению, хорошо спланированные клинические испытания для оценки и поддержки использования этих методов чрезвычайно редки и явно оправданы.
Список литературы
1.
Распространенность, заболеваемость, факторы риска и влияние пролежней
,
Clin Geriatr Med
,
1997
, vol.
13
(стр.
421
—
37
) 2,.
Стоимость заживления пролежней в различных медицинских учреждениях
,
Adv Wound Care
,
1996
, vol.
9
(стр.
18
—
22
) 3,,,.
Остеомиелит, связанный с пролежнями: стоимость игнорирования
,
Adv Skin Wound Care
,
2000
, vol.
13
(стр.
25
—
9
) 4,,,.
Стоимость лечения пролежней в Нидерландах
,
Adv Skin Wound Care
,
2002
, vol.
15
(стр.
72
—
7
) 5
Оценка риска затрат на распространение пролежней: заявление конференции по развитию консенсуса. Национальная консультативная группа по пролежням
,
Decubitus
,
1989
, vol.
2
(стр.
24
—
8
) 6,,,,.
Эпидемиология и естественное течение пролежней у пожилых обитателей домов престарелых
,
JAMA
,
1990
, vol.
264
(стр.
2905
—
9
) 7« и др.
Проспективное исследование пролежневых язв в двух учреждениях длительного лечения
,
Can J Infect Control
,
1994
, vol.
9
(стр.
35
—
8
) 8,. ,.
Пролежни в доме престарелых
,
Улучшение ухода в доме престарелых: всесторонние обзоры клинических исследований
,
1993
, vol.
4
Ньюбери Парк, Калифорния
Sage Publications
(стр.
102
—
30
) 9,,,,.
Госпитальные пролежни: факторы риска и использование средств профилактики
,
Arch Intern Med
,
1998
, vol.
158
(стр.
1940
—
5
) 10,.
Пролежень: патофизиология и принципы лечения
,
Ann Intern Med
,
1981
, vol.
94
(стр.
661
—
6
) 11,.
Причина, профилактика и лечение пролежней
,
Neurol Clin
,
1991
, vol.
9
(стр.
797
—
808
) 12,,.
Инфекции среди пациентов в домах престарелых: политика, распространенность, проблемы
,
N Engl J Med
,
1981
, vol.
305
(стр.
731
—
5
) 13,.
Инфицированная пролежневая язва
,
Int J Dermatol
,
1989
, vol.
28
(стр.
643
—
7
) 14,,,,.
Остеомиелит, связанный с пролежнями
,
Arch Intern Med
,
1994
, vol.
154
(стр.
753
—
8
) 15,,,.
Сепсис, связанный с пролежневыми язвами
,
Am J Med
,
1976
, vol.
61
(стр.
346
—
50
) 16,,.
Клиндамицин для лечения сепсиса, вызванного пролежневыми язвами
,
J Infect Dis
,
1977
, vol.
735
(стр.
565
—
8
) 17,,,.
Бактериемия в учреждении длительного ухода: пятилетнее проспективное исследование 163 последовательных эпизодов
,
Clin Infect Dis
,
1992
, vol.
14
(стр.
647
—
54
) 18,,,.
Инфицированные пролежни: сравнение методов бактериальной идентификации
,
South Med J
,
1992
, vol.
85
(стр.
901
—
3
) 19,,.
Орошение-аспирация для культивирования дренирующих пролежневых язв: корреляция бактериологических данных с балльным индексом клинического воспаления
,
J Clin Microbiol
,
1990
, vol.
28
(стр.
2389
—
93
) 20,,,,,.
Прогноз остеомиелита у больных с пролежнями
,
Plastic Reconstr Surg
,
1988
, vol.
81
(стр.
229
—
32
) 21,,,.
Остеомиелит таза / бедер у парализованных пациентов: точность и клиническое применение МРТ
,
J Comput Assist Tomogr
,
1998
, vol.
22
(стр.
437
—
43
) 22,,. ,
Руководство по клинической практике № 15: лечение пролежней
,
1994
Rockville, MD
Агентство политики и исследований в области здравоохранения (AHCPR), Министерство здравоохранения и социальных служб США
23,,, et al.
Не подозреваемый остеомиелит при язвах диабетической стопы: диагностика и мониторинг путем сканирования лейкоцитов с помощью индия In 111 оксихинолон
,
JAMA
,
1993
, vol.
266
(стр.
1246
—
51
) 24,.
Профилактика, уход и лечение пролежней у пациентов отделений интенсивной терапии
,
J Intensive Care Med
,
1989
, vol.
4
(стр.
117
—
23
) 25.
Роль питания в профилактике и заживлении пролежней
,
Clin Geriatr Med
,
1997
, vol.
13
(стр.
497
—
511
) 26,.
Пролежни: местное лечение ран
,
Clin Geriatr Med
,
1997
, vol.
13
(стр.
543
—
52
) 27.
Пересмотр рекомендаций AHCPR по борьбе с инфекцией пролежней
,
Обработка стомных ран
,
1999
, vol.
45
(стр.
88
—
91S
) 28,.
Клиническая применимость шкалы Брейдена для прогнозирования риска пролежней
,
Decubitus
,
1989
, vol.
2
(стр.
44
—
6
) 29,,,,.
Вклад отдельных элементов в выполнение шкалы прогнозов пролежней Нортона
,
J Am Geriatr Soc
,
1998
, vol.
46
(стр.
1282
—
6
) 30,,,,,.
Влияние обучения персонала на развитие пролежней у пожилых госпитализированных пациентов
,
Arch Intern Med
,
1988
, vol.
148
(стр.
2241
—
3
) 31,.
Декубитные язвы: обновленная информация о новых подходах к лечению
,
Гериатрия
,
1988
, vol.
43
(стр.
37
—
9
)
© 2002 Американским обществом инфекционных болезней
инфицированных пролежней у пожилых людей | Клинические инфекционные болезни
Аннотация
Пролежни у пожилых людей могут вызвать значительную заболеваемость и смертность и являются серьезным экономическим бременем для системы здравоохранения. Профилактика должна быть конечной целью лечения пролежней и требует понимания патофизиологии, приводящей к пролежням, и средств снижения как внутренних, так и внешних факторов риска. Клинические проявления разнообразны, и раннее распознавание требует низкого порога подозрения. Клиническое обследование часто недооценивает степень поражения глубоких тканей, и его результаты неадекватны для выявления сопутствующего остеомиелита. Микробиологические данные, полученные из глубокой биопсии тканей, полезны для направления противомикробной терапии, но их недостаточно в качестве единственного критерия для диагностики инфекции.Визуализирующие исследования, такие как компьютерная томография и магнитно-резонансная томография, полезны, но биопсия кости и гистопатологическая оценка остаются «золотым стандартом» для выявления остеомиелита. Целями лечения пролежней должны быть устранение инфекции, содействие заживлению ран и установление эффективного инфекционного контроля.
Профилактика должна быть конечной целью лечения пролежней и требует понимания патофизиологии, приводящей к пролежням, и средств снижения как внутренних, так и внешних факторов риска. Клинические проявления разнообразны, и раннее распознавание требует низкого порога подозрения. Клиническое обследование часто недооценивает степень поражения глубоких тканей, и его результаты неадекватны для выявления сопутствующего остеомиелита. Микробиологические данные, полученные из глубокой биопсии тканей, полезны для направления противомикробной терапии, но их недостаточно в качестве единственного критерия для диагностики инфекции.Визуализирующие исследования, такие как компьютерная томография и магнитно-резонансная томография, полезны, но биопсия кости и гистопатологическая оценка остаются «золотым стандартом» для выявления остеомиелита. Целями лечения пролежней должны быть устранение инфекции, содействие заживлению ран и установление эффективного инфекционного контроля.
Пролежни имеют важные последствия как для пациентов, так и для системы здравоохранения. Они могут вызывать сильную или непереносимую боль, подвержены инфекциям и связаны с высокими показателями смертности [1].Они также ложатся значительным экономическим бременем на систему здравоохранения. В исследовании 1996 года дополнительные затраты на пролежневую язву (в долларах США) составляли 2731 доллар [2], и эта стоимость была значительно выше (59 000 долларов), если пролежневая язва была связана с остеомиелитом [3]. В Нидерландах лечение пролежней составляет> 1% от общего бюджета здравоохранения [4].
Они могут вызывать сильную или непереносимую боль, подвержены инфекциям и связаны с высокими показателями смертности [1].Они также ложатся значительным экономическим бременем на систему здравоохранения. В исследовании 1996 года дополнительные затраты на пролежневую язву (в долларах США) составляли 2731 доллар [2], и эта стоимость была значительно выше (59 000 долларов), если пролежневая язва была связана с остеомиелитом [3]. В Нидерландах лечение пролежней составляет> 1% от общего бюджета здравоохранения [4].
Эпидемиология и факторы риска
Пролежни — это участки некроза, вызванные сжатием между костными выступами и внешними поверхностями.Повреждение может быть относительно незначительным или может привести к массивному разрушению более глубоких тканей, что может вызвать значительную заболеваемость и смертность. Заболеваемость и распространенность пролежней зависит от используемого определения пролежней и исследуемой популяции пациентов. Национальная консультативная группа по пролежням классифицировала пролежни по 4 стадиям [5]:
Национальная консультативная группа по пролежням классифицировала пролежни по 4 стадиям [5]:
Стадия I: Неуплывающаяся эритема неповрежденной кожи.
Стадия II: потеря частичной толщины эпидермиса или дермы; Поражения могут проявляться в виде ссадин, волдырей или поверхностных язв.
Стадия III: потеря кожи на всю толщину, которая может распространяться на фасцию, но не через нее; язва может быть подорвана.
Стадия IV: потеря кожи на всю толщину с вовлечением более глубоких структур, таких как мышцы, кости или суставы.
Среди жителей домов престарелых распространенность пролежней, отнесенных ко II стадии и выше, составляет 1,2–11,3% [1]. В одном продольном исследовании у 17% лиц, госпитализированных в дома престарелых, на момент госпитализации были пролежни [6]. Среди лиц, у которых на момент поступления не было пролежней, риск развития пролежней после госпитализации составил 13% в первый год после поступления и 21% — на второй год [6].С другой стороны, канадское исследование показало, что за двухлетний период заболеваемость составила всего ∼3% [7]. В исследовании 74 учреждений длительного ухода, проведенном Департаментом по делам ветеранов, частота новых пролежней сильно различалась от учреждения к учреждению и составляла от 0% до 10,9% в течение 6 месяцев [8]. При сравнении заболеваемости пролежнями в разных учреждениях было обнаружено, что состав пациентов является важной переменной. Среди пациентов, госпитализированных в отделения неотложной помощи без пролежней, 11.У 2% пациентов в возрасте 70–79 лет и у 34% пациентов в возрасте старше 90 лет в конечном итоге развиваются пролежни [9]. Начало развития пролежней произошло в среднем через 9 дней после поступления в больницу.
В исследовании 74 учреждений длительного ухода, проведенном Департаментом по делам ветеранов, частота новых пролежней сильно различалась от учреждения к учреждению и составляла от 0% до 10,9% в течение 6 месяцев [8]. При сравнении заболеваемости пролежнями в разных учреждениях было обнаружено, что состав пациентов является важной переменной. Среди пациентов, госпитализированных в отделения неотложной помощи без пролежней, 11.У 2% пациентов в возрасте 70–79 лет и у 34% пациентов в возрасте старше 90 лет в конечном итоге развиваются пролежни [9]. Начало развития пролежней произошло в среднем через 9 дней после поступления в больницу.
Факторы риска развития пролежней могут быть внутренними или внешними. Ограниченная подвижность и плохое питание — самые сильные внутренние предикторы образования пролежней. Недержание, пожилой возраст, сахарный диабет, инсульт, белая раса, кожные аномалии и мужской пол также были вовлечены в многомерный анализ в некоторых исследованиях [1].Внешние факторы включают давление, трение, напряжение сдвига и влажность; из них наиболее важным является давление.
Обратная зависимость между степенью внешнего давления и временем, необходимым для повреждения ткани, была продемонстрирована на нескольких моделях животных (рис. 1) [10]. Пациент, лежащий на больничном матрасе, может создавать давление 45–75 мм рт. Ст. На такие костные выступы, как крестец, большие вертела и пятки, где обычно образуются пролежни (рис. 2).Если это давление поддерживается в течение 3–4 часов, давление капиллярной перфузии в глубоких тканях будет превышено (по оценкам, 20–30 мм рт. Ст.), И могут возникнуть пролежни [11]. Важно понимать, что давление является самым высоким на границе раздела мышцы / кости, и что жир и мышцы более восприимчивы к повреждениям, связанным с давлением, чем кожа. Таким образом, появление видимого поражения кожи часто приводит к недооценке степени поражения глубоких тканей (рис. 3).
Рисунок 1
Обратная зависимость давления от времени при образовании пролежней в экспериментальных условиях на животной модели.Из [11].
Рисунок 1
Обратная зависимость давления от времени при образовании пролежней в экспериментальных условиях на животной модели. Из [11].
Из [11].
Рисунок 2
Распространенные места пролежней (заштрихованные участки) в положении лежа и на спине. Из [10].
Рисунок 2
Распространенные места пролежней (заштрихованные участки) в положении лежа и на спине. Из [10].
Рисунок 3
Давление на любой костный выступ передается через промежуточные ткани к поверхности кожи в виде трехмерного конусообразного градиента, при этом наибольшее давление возникает на широкой поверхности кости, а давление уменьшается по направлению к поверхности кожи.Таким образом, появление видимого поражения кожи часто приводит к недооценке степени поражения глубоких тканей. Из [10].
Рисунок 3
Давление на любой костный выступ передается через промежуточные ткани на поверхность кожи в виде трехмерного конусообразного градиента, при этом наибольшее давление происходит на широкой поверхности кости, а давление на поверхность кожи уменьшается. . Таким образом, появление видимого поражения кожи часто приводит к недооценке степени поражения глубоких тканей. Из [10].
Из [10].
Напряжение трения и сдвига может возникнуть, когда пациента тащат по поверхности или ставят с изголовьем кровати в поднятом положении. Трение может повредить поверхностную кожу, а напряжение сдвига может защемить более глубокие сосуды, что приведет к усилению ишемии. Язвы, вызванные напряжением сдвига, могут иметь обширный некроз глубоких тканей и могут быть намного хуже, чем можно предположить при внешнем осмотре. Влага, например, вызванная недержанием, может в 5 раз увеличить риск развития пролежней.Он также может служить источником бактериального заражения.
Инфицированные пролежни
Эпидемиология инфекции пролежней недостаточно хорошо описана. В одном проспективном исследовании 16 пациентов с пролежнями, которые наблюдались в течение 2184 дней, частота инфицирования составила 1,4 случая на 1000 пациенто-язвенно-дней [7]. Исследование точечной распространенности показало, что 6% из 532 жителей домов престарелых получали лечение от инфицированных пролежней [12].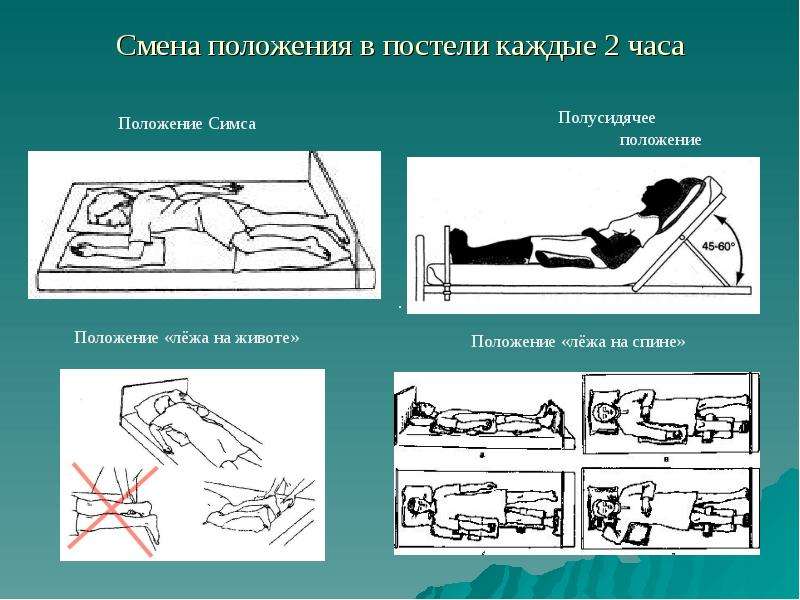 Из-за разнообразных клинических проявлений низкий порог подозрения важен для распознавания инфекции, связанной с пролежнями.Подход к лечению потенциально инфицированных пролежней требует клинической оценки и суждения, микробиологической оценки, визуализационных исследований и гистопатологического исследования образцов глубокой биопсии тканей.
Из-за разнообразных клинических проявлений низкий порог подозрения важен для распознавания инфекции, связанной с пролежнями.Подход к лечению потенциально инфицированных пролежней требует клинической оценки и суждения, микробиологической оценки, визуализационных исследований и гистопатологического исследования образцов глубокой биопсии тканей.
Клиническая оценка
Клиническая оценка пролежней начинается с выявления пациентов, относящихся к группе риска, и осмотра на предмет ранних признаков образования пролежней в анатомических областях, где такие язвы встречаются чаще всего (рис. 2).Тщательное клиническое обследование имеет решающее значение для выявления пролежней, которые могут служить скрытым очагом инфекции. Полезно распознать типичные признаки поражения мягких тканей, такие как тепло, эритема, местная болезненность, гнойные выделения и наличие неприятного запаха. Однако из-за сопутствующих заболеваний и преклонного возраста системные признаки, такие как лихорадка и лейкоцитоз, могут быть минимальными или отсутствовать, и даже местные признаки воспаления могут быть неочевидными [13].
Остеомиелит, связанный с пролежнями, нелегко диагностировать клинически.В исследовании 36 пациентов с подозрением на остеомиелит, связанный с пролежнями, точность клинического обследования составила всего 53%, чувствительность — 33%, а специфичность — 60% [14]. Даже наличие незаживающей раны или обнаженной кости не всегда указывало на лежащий в основе остеомиелит.
Проявления инфекции при пролежнях могут быть очень разнообразными. Отсроченное заживление ран может быть единственным признаком инфекции, которая может произойти в присутствии> 10 6 микроорганизмов на грамм ткани [13].Более серьезные проявления инфекции — остеомиелит и бактериемия. Остеомиелит может проявляться в виде плохо заживающей раны с системными проявлениями или без них, такими как лихорадка, лейкоцитоз и другие признаки сепсиса. Напротив, бактериемия, вызванная инфицированными пролежнями, обычно проявляется признаками системной воспалительной реакции, включая лихорадку, озноб, спутанность сознания и гипотонию, а уровень смертности среди пациентов с бактериемией из-за инфицированных пролежней приближается к 50% [15].
Микробиологическая оценка
В исследовании 23 пациентов, прошедших последовательную оценку, бактериологические данные для клинически инфицированных пролежней были оценены как с помощью аэробных, так и анаэробных методов культивирования и специальной транспортировки образцов [16]. Было выделено в среднем 4 изолята (3 аэроба и 1 анаэроб). Бактериемия была чрезвычайно распространена (79%) среди этих пациентов с проявлениями сепсиса. Аэробы чаще выделяли из язв, чем анаэробы, но в два раза больше анаэробов было извлечено из культур образцов крови, полученных от 19 пациентов с бактериемией.Изоляты, извлеченные из язвы, включали Proteus mirabilis, Escherichia coli , энтерококки, стафилококки и видов Pseudomonas . Анаэробные изоляты включали видов Peptostreptococcus , Bacteroides fragilis и Clostridium perfringens . Преобладающими изолятами бактериемии были B. fragilis, Peptostreptococcus видов, P.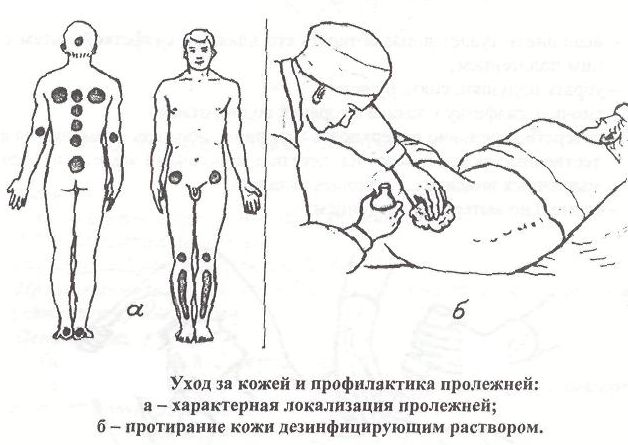 mirabilis и Staphylococcus aureus . В 41% случаев бактериемия была полимикробной.В 5-летнем проспективном исследовании бактериемии среди пациентов учреждения длительного ухода Muder et al. [17] сообщили, что инфицированные пролежни были второй ведущей причиной бактериемии (ведущей причиной была инфекция мочевыводящих путей) и наиболее вероятным источником полимикробной бактериемии. Таким образом, посев крови явно очень важен в первоначальной микробиологической оценке всех пациентов с подозрением на инфекцию, связанную с пролежнями.
mirabilis и Staphylococcus aureus . В 41% случаев бактериемия была полимикробной.В 5-летнем проспективном исследовании бактериемии среди пациентов учреждения длительного ухода Muder et al. [17] сообщили, что инфицированные пролежни были второй ведущей причиной бактериемии (ведущей причиной была инфекция мочевыводящих путей) и наиболее вероятным источником полимикробной бактериемии. Таким образом, посев крови явно очень важен в первоначальной микробиологической оценке всех пациентов с подозрением на инфекцию, связанную с пролежнями.
Задача микробиологической оценки — отличить бактериальную инвазию от колонизации.Культуры крови или посевы образцов глубокой тканевой биопсии обычно более клинически значимы, чем посевы образцов поверхностных мазков или аспирации пролежней. В одном исследовании положительные результаты были получены для 97% посевов образцов поверхностных мазков по сравнению с 43% аспираций и 63% культур образцов глубокой тканевой биопсии [18]. Согласованность между различными видами бактерий, идентифицированными при биопсии, и теми, которые были идентифицированы при аспирации и посеве мазков, была низкой.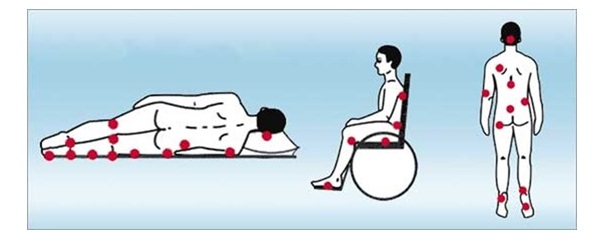 Был сделан вывод, что посев мазков привел к слишком большому количеству ложноположительных результатов и что аспирация была слишком нечувствительной для общего использования. В другом исследовании сравнивали биопсию глубоких тканей с аспирацией дренирующих пролежней [19]. В этом исследовании 1 мл стерильного физиологического раствора промывали краю раны и массировали эту область перед аспирацией. По сравнению с биопсией глубоких тканей, этот метод имел чувствительность 93% и специфичность 99% [19]. Подобные виды были идентифицированы с помощью ирригационно-аспирационной биопсии.Однако аспирированные образцы клинически незараженных язв также содержат бактерии в 30% случаев [7].
Был сделан вывод, что посев мазков привел к слишком большому количеству ложноположительных результатов и что аспирация была слишком нечувствительной для общего использования. В другом исследовании сравнивали биопсию глубоких тканей с аспирацией дренирующих пролежней [19]. В этом исследовании 1 мл стерильного физиологического раствора промывали краю раны и массировали эту область перед аспирацией. По сравнению с биопсией глубоких тканей, этот метод имел чувствительность 93% и специфичность 99% [19]. Подобные виды были идентифицированы с помощью ирригационно-аспирационной биопсии.Однако аспирированные образцы клинически незараженных язв также содержат бактерии в 30% случаев [7].
Результаты посева также следует интерпретировать с осторожностью в случаях остеомиелита. В исследовании 36 пациентов с длительно незаживающими пролежнями только у 17% пациентов были обнаружены гистопатологические доказательства хронического остеомиелита [14]. У этих пациентов были положительные результаты посева образцов костной биопсии, но также у 73% пациентов без гистологических признаков остеомиелита.
На основании вышеупомянутой информации можно сделать вывод, что (1) культуры из поверхностных мазков обычно отражают колонизацию, а не инфекцию и не являются клинически полезными, (2) аспирации иглой трудно интерпретировать и либо не должны использоваться, либо должны следует интерпретировать с осторожностью, и (3) результаты посевов сами по себе, даже результаты посевов костей или посевов других образцов глубокой биопсии тканей, не должны использоваться в качестве единственного критерия инфекции без клинических или гистопатологических свидетельств инфекции.
Исследования изображений
Визуализирующие исследования полезны при оценке пролежней для определения наличия остеомиелита и определения степени поражения глубоких тканей.
Обычная рентгенография . Обычные рентгенограммы играют ограниченную роль в оценке пролежней. Костные изменения, такие как реактивные изменения надкостницы и гетеротопическое образование новой кости, обычно связанное с остеомиелитом, также могут присутствовать при неинфицированных пролежнях.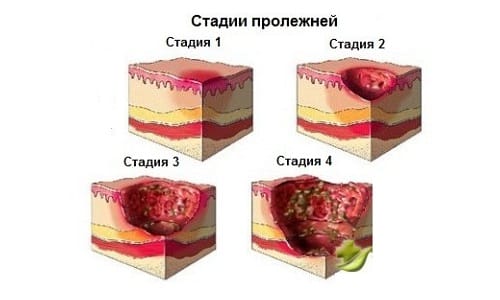 Кроме того, литические костные поражения редко наблюдаются в случаях остеомиелита, связанного с пролежнями [14]. Синограммы могут быть полезны для определения степени язвы, но их ценность, вероятно, уменьшилась с появлением КТ и МРТ.
Кроме того, литические костные поражения редко наблюдаются в случаях остеомиелита, связанного с пролежнями [14]. Синограммы могут быть полезны для определения степени язвы, но их ценность, вероятно, уменьшилась с появлением КТ и МРТ.
КТ и МРТ . CT может быть более полезным для определения степени глубокого повреждения мягких тканей, связанного с пролежнями. Несмотря на свою высокую специфичность, КТ имеет относительно низкую чувствительность для диагностики ассоциированного остеомиелита (11%) [20].МРТ более полезна для выявления остеомиелита, связанного с пролежнями. В исследовании 42 пациентов с пролежнями, связанными с повреждениями спинного мозга, МРТ продемонстрировала наличие остеомиелита с чувствительностью 98% и специфичностью 89% по сравнению с эталонным стандартом биопсии кости (для 32 пациентов) и клиническим наблюдением. -вверх (на 10 дополнительных пациентов) [21]. Одно предостережение заключается в том, что распространенность остеомиелита в исследовании была чрезвычайно высокой (47 из 59 исследований), и это могло повлиять на интерпретацию результатов. Эффективность МРТ для выявления остеомиелита, связанного с пролежнями, в группах населения с более низкой распространенностью заболевания или у пожилых пациентов остается неясной и требует дальнейшего изучения.
Эффективность МРТ для выявления остеомиелита, связанного с пролежнями, в группах населения с более низкой распространенностью заболевания или у пожилых пациентов остается неясной и требует дальнейшего изучения.
Радионуклидная сцинтиграфия . Хотя трехфазное сканирование костей с использованием дифосфата технеция-99m и сцинтиграфия с галлием очень полезны при диагностике гематогенного остеомиелита, было показано, что им не хватает специфичности для выявления остеомиелита, вызванного пролежнями [22].Сканирование лейкоцитов, меченных индием, может быть более специфичным для пациентов с патологией смежных мягких тканей. При исследовании 41 язвы диабетической стопы, сканирование лейкоцитов с индием имело специфичность 77% по сравнению с биопсией кости [23]. К сожалению, этот метод недостаточно изучен у пациентов с пролежнями.
Таким образом, клиническое обследование может указать на наличие поверхностной инфекции мягких тканей, но оно неадекватно для определения степени поражения глубоких тканей и бесполезно для диагностики сопутствующего остеомиелита. Микробиологические данные, полученные с помощью глубокой биопсии тканей, полезны для направления антимикробной терапии после диагностики инфекции. Однако самого по себе наличия бактерий (даже при обнаружении глубокой тканевой культурой) недостаточно для диагностики инфекции. Из рентгенографических исследований могут быть полезны МРТ и КТ, но данных недостаточно, чтобы рекомендовать их общее использование в домах престарелых или у пожилых людей. Сканирование лейкоцитов, меченных индием, более специфично, чем сканирование технеция или галлия, для выявления основного остеомиелита; однако полезность сканирования с технецием или галлием у пожилых пациентов с инфицированными пролежнями требует критической оценки.Биопсия кости остается «золотым стандартом» и должна использоваться в случаях неопределенности, особенно если предполагается длительная противомикробная терапия.
Микробиологические данные, полученные с помощью глубокой биопсии тканей, полезны для направления антимикробной терапии после диагностики инфекции. Однако самого по себе наличия бактерий (даже при обнаружении глубокой тканевой культурой) недостаточно для диагностики инфекции. Из рентгенографических исследований могут быть полезны МРТ и КТ, но данных недостаточно, чтобы рекомендовать их общее использование в домах престарелых или у пожилых людей. Сканирование лейкоцитов, меченных индием, более специфично, чем сканирование технеция или галлия, для выявления основного остеомиелита; однако полезность сканирования с технецием или галлием у пожилых пациентов с инфицированными пролежнями требует критической оценки.Биопсия кости остается «золотым стандартом» и должна использоваться в случаях неопределенности, особенно если предполагается длительная противомикробная терапия.
Терапия
Цели лечения инфицированных пролежней — устранить инфекцию и помочь заживлению ран. Проведение соответствующей терапии требует понимания факторов риска и патофизиологии, которые приводят к образованию пролежней.
Проведение соответствующей терапии требует понимания факторов риска и патофизиологии, которые приводят к образованию пролежней.
Лечение для заживления ран . В дополнение к лечению инфекции следует уделять внимание способствованию заживлению самой пролежни. Это требует уменьшения как внутренних, так и внешних факторов риска и тщательного местного ухода за раной. Хотя многие внутренние факторы риска развития пролежней не поддаются вмешательству, некоторые сопутствующие состояния, связанные с замедленным заживлением ран, такие как плохой статус питания, застойная сердечная недостаточность и сахарный диабет, можно оптимально контролировать [24].Имеются данные о том, что пациенты, которые потребляют большое количество белка, могут испытывать улучшение заживления ран по сравнению с пациентами, потребляющими недостаточное количество калорий. Однако не было продемонстрировано, что добавки с энтеральным питанием улучшают заживление ран или предотвращают пролежни [25].
Снижение внешних факторов, в частности, снижение давления — краеугольный камень терапии. Механические устройства для понижения давления можно разделить на статические и динамические. Статические устройства, такие как матрасы или опоры, наполненные пеной или жидкостью, поддерживают постоянное давление, когда пациент не движется, но они распределяют давление по большей площади, чем стандартные матрасы.Эти устройства подходят для пациентов, которые могут принимать различные позы, не испытывая нагрузки на язву и не сжимая поддерживающий материал [22]. Для пациентов, которые не могут избежать нагрузки на язву или которые не заживают, как ожидалось, лучшим выбором может быть устройство для динамического сброса давления, такое как воздушно-псевдоожиженный слой. Эти устройства меняют свою опору за счет переменных потоков воздуха для перераспределения давления на тело, и они могут достичь большей степени снижения давления, чем статические устройства (рис. 4).Таким образом, большинство авторитетных специалистов рекомендует использовать динамические кровати для ведения пациентов с пролежнями от III до IV стадии и для тех, кто не отвечает на стандартную терапию [22].
Рисунок 4
Степень снижения давления в миллиметрах ртутного столба (мм рт. Ст.), Достигаемая в различных анатомических точках с помощью устройств для сброса давления. HOB, изголовье кровати. Из [31].
Рисунок 4
Степень снижения давления в миллиметрах ртутного столба (мм рт. Ст.), Достигаемая в различных анатомических точках с помощью устройств для сброса давления.HOB, изголовье кровати. Из [31].
Местный уход за ранами — еще один фундаментальный компонент лечения пролежней. Удаление некротической ткани, выбор соответствующей повязки и хирургическое вмешательство — все это важные аспекты ухода за раной, и они были подробно рассмотрены в другом месте [26].
Лечение инфекции . Может потребоваться сочетание хирургического и медицинского вмешательства. Для удаления некротических тканей и дренирования абсцессов необходима хирургическая обработка раны.Системную противомикробную терапию следует применять пациентам с серьезными пролежневыми инфекциями, в том числе с распространяющимся целлюлитом, остеомиелитом или бактериемией. Из-за высокой связанной с этим смертности при подозрении на бактериемию или сепсис целесообразны эмпирические антибиотики. Применение местных антибиотиков не показано.
Из-за высокой связанной с этим смертности при подозрении на бактериемию или сепсис целесообразны эмпирические антибиотики. Применение местных антибиотиков не показано.
Выбор антибиотиков основан на современном понимании микробиологии инфицированных пролежней. Поскольку такие инфекции обычно являются полимикробными, терапевтические схемы должны быть направлены против грамположительных и грамотрицательных факультативных организмов, а также анаэробных организмов (таблица 1).Из-за плохой перфузии тканей при инфицированных пролежнях антибактериальную терапию вначале следует назначать внутривенно пациентам с признаками системной инфекции.
Таблица 1
Схемы приема антибиотиков при инфицированных пролежнях.
Таблица 1
Схемы приема антибиотиков при инфицированных пролежнях.
Меры инфекционного контроля
Поскольку большинство пролежней возникает у пациентов, находящихся в лечебных учреждениях, повышенное внимание уделяется надлежащему инфекционному контролю. Цели инфекционного контроля — уменьшить бактериальную колонизацию и предотвратить заражение; свести к минимуму распространение патогенных организмов на других пациентов, персонал или окружающую среду; и для предотвращения отбора устойчивых микроорганизмов. В 1994 г. Агентство медицинских исследований и качества включило 5 рекомендаций по инфекционному контролю в свои рекомендации по лечению пациентов с пролежнями в лечебных учреждениях [22]. Из этих рекомендаций 4 предназначены для уменьшения бактериального заражения раны, а 1 — для уменьшения распространения патогенов (таблица 2).Каждой из этих рекомендаций была присвоена оценка C за силу доказательств, указывающих на мнение экспертов, а не за достоверные данные клинических испытаний. Ясно, что необходимы дополнительные исследования в этой области [27].
Цели инфекционного контроля — уменьшить бактериальную колонизацию и предотвратить заражение; свести к минимуму распространение патогенных организмов на других пациентов, персонал или окружающую среду; и для предотвращения отбора устойчивых микроорганизмов. В 1994 г. Агентство медицинских исследований и качества включило 5 рекомендаций по инфекционному контролю в свои рекомендации по лечению пациентов с пролежнями в лечебных учреждениях [22]. Из этих рекомендаций 4 предназначены для уменьшения бактериального заражения раны, а 1 — для уменьшения распространения патогенов (таблица 2).Каждой из этих рекомендаций была присвоена оценка C за силу доказательств, указывающих на мнение экспертов, а не за достоверные данные клинических испытаний. Ясно, что необходимы дополнительные исследования в этой области [27].
Таблица 2
Рекомендации по инфекционному контролю Агентства по исследованиям и качеству здравоохранения (ранее известное как Агентство по политике и исследованиям в области здравоохранения) для жителей учреждений длительного ухода с пролежнями [22].
Таблица 2
Рекомендации по инфекционному контролю от Агентства по исследованиям и качеству здравоохранения (ранее известное как Агентство по политике и исследованиям в области здравоохранения) для жителей учреждений длительного ухода с пролежнями [22].
Профилактика
В идеальном мире единственным подзаголовком в мини-обзоре инфицированных пролежней было бы «Профилактика». Ключи к профилактике — это выявление пациентов из группы риска, улучшение общего состояния здоровья, минимизация воздействия внешних факторов и продвижение образовательных программ о пролежнях для лиц, осуществляющих уход. В связи с этим невозможно переоценить важность качественного сестринского ухода для профилактики пролежней. Заболеваемость пролежнями в учреждении длительного ухода часто является прямым показателем качества оказываемого медсестринского ухода, особенно в отношении тщательного внимания, уделяемого аккуратному расположению и частому переворачиванию прикованного к постели пациента. Различные шкалы прогнозирования риска (такие как шкалы Брейдена или Нортона) были разработаны для помощи в оценке состояния пациентов и выявления пациентов, которым следует рассмотреть возможность раннего лечения или профилактики пролежней [28, 29]. Возможность минимизировать 4 внешних фактора риска (давление, трение, напряжение сдвига и влажность) имеет решающее значение для этой превентивной стратегии. Давление можно уменьшить путем осторожного позиционирования и поворота. Напряжения трения и сдвига можно избежать, если не перетягивать пациентов через их кровати и обращать внимание на их положение.Влага обычно является результатом недержания мочи; Если возможно, недержание мочи следует лечить или уменьшить его последствия с помощью впитывающих подушечек. Также есть убедительные доказательства того, что образовательные программы могут привести к снижению частоты пролежней [30]. Множество устройств и различных повязок и средств местного действия, которые были предложены для лечения или профилактики пролежней.
Различные шкалы прогнозирования риска (такие как шкалы Брейдена или Нортона) были разработаны для помощи в оценке состояния пациентов и выявления пациентов, которым следует рассмотреть возможность раннего лечения или профилактики пролежней [28, 29]. Возможность минимизировать 4 внешних фактора риска (давление, трение, напряжение сдвига и влажность) имеет решающее значение для этой превентивной стратегии. Давление можно уменьшить путем осторожного позиционирования и поворота. Напряжения трения и сдвига можно избежать, если не перетягивать пациентов через их кровати и обращать внимание на их положение.Влага обычно является результатом недержания мочи; Если возможно, недержание мочи следует лечить или уменьшить его последствия с помощью впитывающих подушечек. Также есть убедительные доказательства того, что образовательные программы могут привести к снижению частоты пролежней [30]. Множество устройств и различных повязок и средств местного действия, которые были предложены для лечения или профилактики пролежней. К сожалению, хорошо спланированные клинические испытания для оценки и поддержки использования этих методов чрезвычайно редки и явно оправданы.
К сожалению, хорошо спланированные клинические испытания для оценки и поддержки использования этих методов чрезвычайно редки и явно оправданы.
Список литературы
1.
Распространенность, заболеваемость, факторы риска и влияние пролежней
,
Clin Geriatr Med
,
1997
, vol.
13
(стр.
421
—
37
) 2,.
Стоимость заживления пролежней в различных медицинских учреждениях
,
Adv Wound Care
,
1996
, vol.
9
(стр.
18
—
22
) 3,,,.
Остеомиелит, связанный с пролежнями: стоимость игнорирования
,
Adv Skin Wound Care
,
2000
, vol.
13
(стр.
25
—
9
) 4,,,.
Стоимость лечения пролежней в Нидерландах
,
Adv Skin Wound Care
,
2002
, vol.
15
(стр.
72
—
7
) 5
Оценка риска затрат на распространение пролежней: заявление конференции по развитию консенсуса. Национальная консультативная группа по пролежням
,
Decubitus
,
1989
, vol.
2
(стр.
24
—
8
) 6,,,,.
Эпидемиология и естественное течение пролежней у пожилых обитателей домов престарелых
,
JAMA
,
1990
, vol.
264
(стр.
2905
—
9
) 7« и др.
Проспективное исследование пролежневых язв в двух учреждениях длительного лечения
,
Can J Infect Control
,
1994
, vol.
9
(стр.
35
—
8
) 8,. ,.
Пролежни в доме престарелых
,
Улучшение ухода в доме престарелых: всесторонние обзоры клинических исследований
,
1993
, vol.
4
Ньюбери Парк, Калифорния
Sage Publications
(стр.
102
—
30
) 9,,,,.
Госпитальные пролежни: факторы риска и использование средств профилактики
,
Arch Intern Med
,
1998
, vol.
158
(стр.
1940
—
5
) 10,.
Пролежень: патофизиология и принципы лечения
,
Ann Intern Med
,
1981
, vol.
94
(стр.
661
—
6
) 11,.
Причина, профилактика и лечение пролежней
,
Neurol Clin
,
1991
, vol.
9
(стр.
797
—
808
) 12,,.
Инфекции среди пациентов в домах престарелых: политика, распространенность, проблемы
,
N Engl J Med
,
1981
, vol.
305
(стр.
731
—
5
) 13,.
Инфицированная пролежневая язва
,
Int J Dermatol
,
1989
, vol.
28
(стр.
643
—
7
) 14,,,,.
Остеомиелит, связанный с пролежнями
,
Arch Intern Med
,
1994
, vol.
154
(стр.
753
—
8
) 15,,,.
Сепсис, связанный с пролежневыми язвами
,
Am J Med
,
1976
, vol.
61
(стр.
346
—
50
) 16,,.
Клиндамицин для лечения сепсиса, вызванного пролежневыми язвами
,
J Infect Dis
,
1977
, vol.
735
(стр.
565
—
8
) 17,,,.
Бактериемия в учреждении длительного ухода: пятилетнее проспективное исследование 163 последовательных эпизодов
,
Clin Infect Dis
,
1992
, vol.
14
(стр.
647
—
54
) 18,,,.
Инфицированные пролежни: сравнение методов бактериальной идентификации
,
South Med J
,
1992
, vol.
85
(стр.
901
—
3
) 19,,.
Орошение-аспирация для культивирования дренирующих пролежневых язв: корреляция бактериологических данных с балльным индексом клинического воспаления
,
J Clin Microbiol
,
1990
, vol.
28
(стр.
2389
—
93
) 20,,,,,.
Прогноз остеомиелита у больных с пролежнями
,
Plastic Reconstr Surg
,
1988
, vol.
81
(стр.
229
—
32
) 21,,,.
Остеомиелит таза / бедер у парализованных пациентов: точность и клиническое применение МРТ
,
J Comput Assist Tomogr
,
1998
, vol.
22
(стр.
437
—
43
) 22,,. ,
Руководство по клинической практике № 15: лечение пролежней
,
1994
Rockville, MD
Агентство политики и исследований в области здравоохранения (AHCPR), Министерство здравоохранения и социальных служб США
23,,, et al.
Не подозреваемый остеомиелит при язвах диабетической стопы: диагностика и мониторинг путем сканирования лейкоцитов с помощью индия In 111 оксихинолон
,
JAMA
,
1993
, vol.
266
(стр.
1246
—
51
) 24,.
Профилактика, уход и лечение пролежней у пациентов отделений интенсивной терапии
,
J Intensive Care Med
,
1989
, vol.
4
(стр.
117
—
23
) 25.
Роль питания в профилактике и заживлении пролежней
,
Clin Geriatr Med
,
1997
, vol.
13
(стр.
497
—
511
) 26,.
Пролежни: местное лечение ран
,
Clin Geriatr Med
,
1997
, vol.
13
(стр.
543
—
52
) 27.
Пересмотр рекомендаций AHCPR по борьбе с инфекцией пролежней
,
Обработка стомных ран
,
1999
, vol.
45
(стр.
88
—
91S
) 28,.
Клиническая применимость шкалы Брейдена для прогнозирования риска пролежней
,
Decubitus
,
1989
, vol.
2
(стр.
44
—
6
) 29,,,,.
Вклад отдельных элементов в выполнение шкалы прогнозов пролежней Нортона
,
J Am Geriatr Soc
,
1998
, vol.
46
(стр.
1282
—
6
) 30,,,,,.
Влияние обучения персонала на развитие пролежней у пожилых госпитализированных пациентов
,
Arch Intern Med
,
1988
, vol.
148
(стр.
2241
—
3
) 31,.
Декубитные язвы: обновленная информация о новых подходах к лечению
,
Гериатрия
,
1988
, vol.
43
(стр.
37
—
9
)
© 2002 Американским обществом инфекционных болезней
пролежней | Дерматология | JAMA
A Пролежня — это повреждение кожи в результате постоянного давления из-за нарушения подвижности.Давление приводит к снижению кровотока и в конечном итоге вызывает гибель клеток, разрушение кожи и развитие открытой раны. Пролежни могут возникать у людей, прикованных к инвалидному креслу или кровати, иногда даже через короткое время (от 2 до 6 часов). Если условия, приводящие к пролежню, быстро не исправить, локализованное повреждение кожи распространится на более глубокие слои ткани, поражающие мышцы, сухожилия и кости. Общие участки включают крестец , (копчик), спину, ягодицы, пятки, затылок и локти.Если не лечить должным образом, открытые язвы могут стать источником боли, инвалидности и инфекции. В выпуске JAMA от 23/30 августа 2006 г. есть статья о профилактике пролежней.
Если условия, приводящие к пролежню, быстро не исправить, локализованное повреждение кожи распространится на более глубокие слои ткани, поражающие мышцы, сухожилия и кости. Общие участки включают крестец , (копчик), спину, ягодицы, пятки, затылок и локти.Если не лечить должным образом, открытые язвы могут стать источником боли, инвалидности и инфекции. В выпуске JAMA от 23/30 августа 2006 г. есть статья о профилактике пролежней.
Правильная постановка раны поможет определить объем медицинской помощи и лечения.
Стадия 1
Кожа может выглядеть покрасневшей, как синяк.Целостность кожи остается нетронутой — нет разрывов или разрывов, но существует высокий риск дальнейшего разрушения этой области. Крайне важно, чтобы область была идентифицирована как можно скорее, поскольку при правильном лечении эти язвы заживают в течение 60 дней.
Этап 2
Кожа разрывается, стирается и образует язву.Стадия 3
Язвочка усиливается и распространяется под поверхность кожи, образуя небольшой кратер. На этом этапе может не быть боли из-за повреждения нервов.Риск гибели тканей и инфицирования высок.Стадия 4
Пролежни прогрессируют с обширным повреждением более глубоких тканей (мышц, сухожилий и костей). Могут возникнуть серьезные осложнения, такие как остеомиелит (инфицирование кости) или сепсис (инфекция, передающаяся через кровь).
Профилактика и лечение пролежней
Профилактика пролежней является ключевым моментом, потому что лечение может быть трудным.Планы профилактики требуют содержания кожи в чистоте и увлажнении, частой осторожной смены положения тела (с правильным подъемом, а не трением о поверхности), использования специальных матрасов или опор, лечения других сопутствующих заболеваний и соблюдения здорового питания. Очень важно снять или уменьшить давление на эту область. При появлении язвы дополнительные варианты лечения могут включать:
Очень важно снять или уменьшить давление на эту область. При появлении язвы дополнительные варианты лечения могут включать:
Локальный уход за язвой, включая поддержание надлежащего баланса влажности и использование антибактериальных повязок
Удаление раны (удаление мертвых тканей)
Сохранение непораженных тканей вокруг пролежней чистой и слегка увлажненной
- Хирургическое вмешательство по наложению мышечных лоскутов и кожных трансплантатов для некоторых пациентов
Чтобы найти эту и предыдущие страницы пациентов JAMA, перейдите по ссылке на страницу пациентов на веб-сайте JAMA по адресу http: // www.jama.com. Многие из них доступны на английском и испанском языках. Предыдущая страница пациента о пролежнях была опубликована в выпуске от 8 января 2003 года.
Источники: Национальные институты здравоохранения, Национальный консультативный совет по пролежням, Ассоциация по улучшению лечения ран, Американская академия семейных врачей
Страница пациента JAMA является государственной службой JAMA . Информация и рекомендации, представленные на этой странице, в большинстве случаев подходят, но не заменяют медицинский диагноз.Для получения конкретной информации о вашем личном состоянии здоровья, JAMA предлагает вам проконсультироваться с врачом. Врачи и другие медицинские работники могут делать некоммерческие фотокопии этой страницы для передачи пациентам. По вопросам приобретения массовых переизданий звоните по телефону 203 / 259-8724.
Информация и рекомендации, представленные на этой странице, в большинстве случаев подходят, но не заменяют медицинский диагноз.Для получения конкретной информации о вашем личном состоянии здоровья, JAMA предлагает вам проконсультироваться с врачом. Врачи и другие медицинские работники могут делать некоммерческие фотокопии этой страницы для передачи пациентам. По вопросам приобретения массовых переизданий звоните по телефону 203 / 259-8724.
ТЕМА: СОСТОЯНИЕ КОЖИ
Пролежни и дисметаболизм крови и сыворотки у пациентов с травмой спинного мозга
Результаты настоящего исследования подтверждают наши предыдущие данные и гипотезы. 3 Пациенты с пролежнями демонстрируют анемию от легкой до умеренной и специфические изменения сывороточного белка. Что еще более важно, наша работа демонстрирует, что эти метаболические изменения тесно связаны с наличием язв и не специфичны для SCI. Кроме того, те же изменения были у пациентов с пролежнями и пациентов без травм спинного мозга, но сопоставимая контрольная группа пациентов без пролежней не показала таких же изменений. Исчезновение как анемии, так и протеиновых изменений вскоре после хирургического заживления язв также подтверждает нашу гипотезу.
Исчезновение как анемии, так и протеиновых изменений вскоре после хирургического заживления язв также подтверждает нашу гипотезу.
Что касается этиологии, эти изменения имеют типичные черты тех, которые возникают в результате хронических воспалительных заболеваний: гипорегенеративная, нормоцитарная, нормохромная анемия, связанная с пониженным содержанием железа в сыворотке, пониженным трансферрином и насыщением трансферрина, но повышенным ферритином; 6 общая гипопротеинемия с гипоальбуминемией, обратное соотношение альбуминглобулинов, повышенный уровень глобулинов; более высокое СОЭ, СРБ и количество лейкоцитов. 7 Хронический воспалительный статус подавляет использование железа, хранящегося в ретикулоэндотетиальной системе (RES) 8, 9 , и синтез альбумина в печени. 10, 11, 12, 13 Характеристики анемии и изменения белков сыворотки, сосуществование индексов воспалительного статуса и отсутствие корреляции между метаболическими изменениями и площадью пролежня не позволяют нам отнести анемию к потере плазмы и кровь из язвы или гиперкатаболизм белков. Если изменения белка вызваны потерей плазмы из-за пролежней или ускоренным катаболизмом белка, следует ожидать снижения всех белковых фракций. Наконец, анемию пациентов с пролежнями следует дифференцировать от железодефицитной анемии, которая характеризуется пониженным уровнем ферритина и повышенным общим трансферрином. 14
Если изменения белка вызваны потерей плазмы из-за пролежней или ускоренным катаболизмом белка, следует ожидать снижения всех белковых фракций. Наконец, анемию пациентов с пролежнями следует дифференцировать от железодефицитной анемии, которая характеризуется пониженным уровнем ферритина и повышенным общим трансферрином. 14
Этиология особенно важна для выбора правильного лечения.
В нашем предыдущем исследовании, 3 мы предположили, что анемия и изменение сывороточного белка имеют тенденцию исчезать при заживлении пролежней. Эта гипотеза подверглась критике из-за того, что для самопроизвольного исцеления требовалось много времени; за это время могли произойти другие метаболические изменения, которые могли бы объяснить наши данные. Настоящая работа демонстрирует тесную взаимосвязь между хирургическим заживлением язв и улучшением обмена веществ.Кроме того, по нашему опыту, как анемия, так и изменение белков сыворотки имеют тенденцию уменьшаться, когда язвы переходят из фазы некроза в фазу грануляции и с устранением наложенных инфекций.
Изменения белков сыворотки и анемия редко становятся настолько серьезными, что требуют переливания крови или плазмы. В нашем предыдущем исследовании только пяти из 40 пациентов потребовалось введение альбумина, поскольку гипопротеинемия вызывала диффузные отеки. 3
Что касается терапии анемии, пациенты с пролежнями часто лечатся препаратами железа; 1, 15 , поскольку анемия у этих пациентов возникает из-за трудностей с использованием запасов железа, лечение железом бесполезно и даже может быть потенциально опасным из-за возможности ятрогенного гемохроматоза. 16 Недавно было продемонстрировано, что введение стимулирующих эритропоэз белков (эритропоэтина и дарбэпоэтина) может быть эффективным при лечении этого типа анемии. 17, 18
Что касается лечения изменения сывороточного белка, некоторые авторы предлагают назначать пациентам альбумин, чтобы компенсировать потерю белка и помочь заживлению язв. Наши данные показывают, что этого вида лечения следует избегать.

 Поднимите ребенка полностью с помощью простыни, а затем переместите его в новое положение.
Поднимите ребенка полностью с помощью простыни, а затем переместите его в новое положение.  После мочеиспускания или опорожнения кишечника сразу же очищайте кожу ребенка и меняйте подгузники или нижнее белье. Подгузники или впитывающие прокладки помогут отвести от кожи мочу, пот и другие выделения.
После мочеиспускания или опорожнения кишечника сразу же очищайте кожу ребенка и меняйте подгузники или нижнее белье. Подгузники или впитывающие прокладки помогут отвести от кожи мочу, пот и другие выделения.
