Колит псевдомембранозный: причины, симптомы, лечение медикаментами
Псевдомембранозный колит – это серьезное заболевание организма, вызванное длительным лечением с помощью антибиотиков.
Болезнь характеризуют такие симптомы: специфический дисбактериоз, который вызывает воспалительный процесс в кишечнике (в особенности его дистальные отделы), а также образование фибринозного налета (псевдомембраны). При запущенных стадиях болезни (при ослабленном иммунитете) проявляются признаки интоксикации организма наряду с обезвоживанием, нарушается обмен электролитов. Лечение псевдомембранозного колита должно быть комплексным, направленным на устранение признаков дисбактериоза кишечника.
Колит псевдомембранозный может проявиться под воздействием некоторых факторов.
Длительный прием антибиотиков. Чаще всего симптомы болезни проявляются во время либо после приема «Линкомицина» и «Клиндамицина». Реже дисбактериоз начинается под воздействием таких препаратов: «Ампицилин», «Пенициллин», «Тетрациклин», «Эритромицин», «Левомицетин», «Цефалоспорин».
Лечение с помощью цитостатиков и слабительных средств. Данные лекарственные средства приводят к развитию специфического дисбактериоза.
Заражение микроорганизмом клостридиумом. Условно-патогенные бактерии обитают в почве и в организме животных. При заражении человека развивается колит псевдомембранозный.
Возраст. Люди старше 65 лет автоматически попадают в группу риска.
Тяжелые сопутствующие патологии, например, онкологические заболевания и проблемы с почками. Интенсивное лечение и хирургическое вмешательство повышает риск развития неспецифического дисбактериоза.
Легкие стадии заболевания характеризуются развитием диареи после приема антибиотиков. По мере окончания антибактериальной терапии симптомы пропадают самостоятельно и в полной мере. Тяжелая форма болезни развивается в период лечения препаратами. После отмены лечения симптомы не пропадают, а лишь усиливаются.
Наиболее яркие п
Псевдомембранозный колит — симптомы, лечение
Содержание статьи:
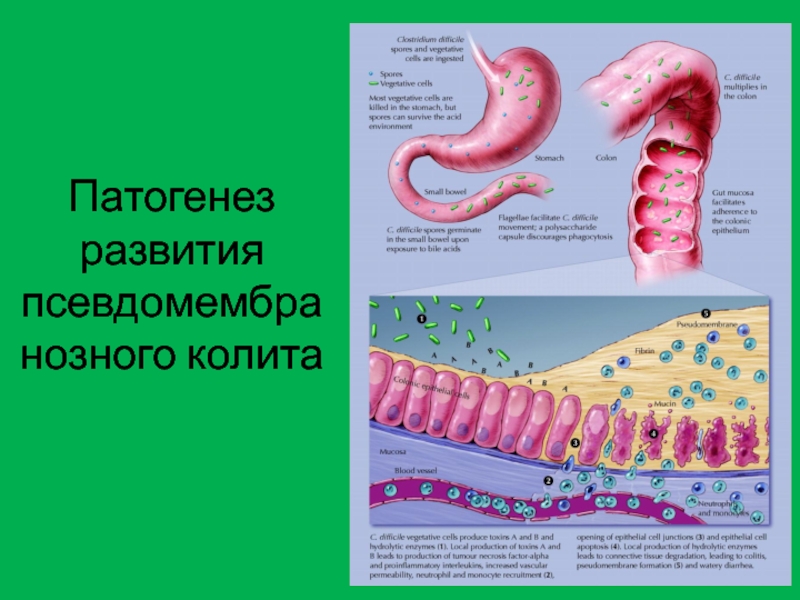
Псевдомембранозный колит — воспалительный процесс в толстом кишечнике, развивающийся на фоне применения антибактериальных препаратов или некоторых других лекарственных средств. Инфекционным агентом при псевдомембранозном колите выступает анаэробный грамположительный микроорганизм Clostridium difficile. Некоторые антибактериальные препараты, подавляя нормальную микрофлору кишечника, способствуют созданию благоприятных условий для размножения Clostridium difficile, в результате чего проявляются патогенные свойства данного микроорганизма.
Инфекционным агентом при псевдомембранозном колите выступает анаэробный грамположительный микроорганизм Clostridium difficile. Некоторые антибактериальные препараты, подавляя нормальную микрофлору кишечника, способствуют созданию благоприятных условий для размножения Clostridium difficile, в результате чего проявляются патогенные свойства данного микроорганизма.
Причина псевдомембранозного колита – размножение в кишечнике Clostridium difficile
У больного развивается специфический дисбактериоз, следствием которого является воспаление слизистой оболочки толстого кишечника с образованием на ней характерных фибринозных пленок (псевдомембран), из-за которых заболевание получило свое название. Протяженность поражения слизистой оболочки кишечника вариабельная, чаще всего в патологический процесс вовлекаются прямая, сигмовидная и нисходящая кишка, в тяжелых случаях может поражаться весь толстый кишечник.
Причины и факторы риска
Причиной развития псевдомембранозного колита является нарушение нормальной микрофлоры толстого кишечника и избыточное размножение в кишечнике Clostridium difficile. Причиной дисбактериоза кишечника, на фоне которого возникает псевдомембранозный колит, обычно является прием антибактериальных препаратов, в более редких случаях развитие патологического процесса обусловлено применением других лекарственных средств (слабительных, иммуносупрессоров, цитостатиков). Как правило, заболевание возникает на фоне длительного перорального приема лекарственных препаратов, однако иногда псевдомембранозный колит может возникнуть и после однократного приема лекарственного средства.
Причиной дисбактериоза кишечника, на фоне которого возникает псевдомембранозный колит, обычно является прием антибактериальных препаратов, в более редких случаях развитие патологического процесса обусловлено применением других лекарственных средств (слабительных, иммуносупрессоров, цитостатиков). Как правило, заболевание возникает на фоне длительного перорального приема лекарственных препаратов, однако иногда псевдомембранозный колит может возникнуть и после однократного приема лекарственного средства.
Clostridium difficile – вид анаэробных грамположительных микроорганизмов рода клостридий, частота выявления которых у здоровых людей составляет 0–3%. В случае избыточного размножения Clostridium difficile выделяют токсические вещества, которые оказывают токсическое действие на слизистую оболочку кишечника, что становится причиной развития псевдомембранозного колита. Продолжение проведения медикаментозной терапии в данной ситуации способствует усугублению поражения кишечника. Происходит усиленная секреция кишечной стенкой жидкости, которая поступает в просвет кишки.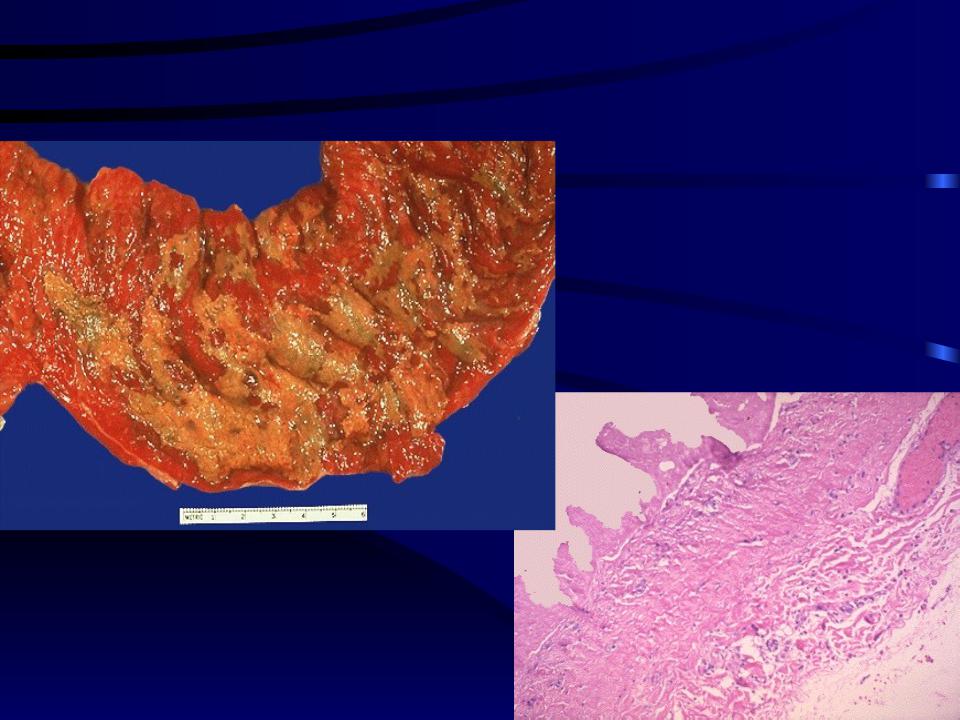 Параллельно наблюдается всасывание токсичных продуктов жизнедеятельности клостридий, что обусловливает признаки интоксикации организма. С прогрессированием патологического процесса у пациента возникает обезвоживание и сопутствующие ему нарушения электролитного баланса.
Параллельно наблюдается всасывание токсичных продуктов жизнедеятельности клостридий, что обусловливает признаки интоксикации организма. С прогрессированием патологического процесса у пациента возникает обезвоживание и сопутствующие ему нарушения электролитного баланса.
Наиболее часто псевдомембранозный колит возникает после длительного приема антибиотиков
Заболевание нередко появляется у пациентов, которые проходят лечение в стационаре. Пребывание в одной палате с больными псевдомембранозным колитом повышает риск развития заболевания.
Другими факторами риска являются:
Формы заболевания
В зависимости от тяжести псевдомембранозный колит может быть легким, средней степени и тяжелым.
Может иметь острое, подострое и рецидивирующее течение.
Формы псевдомембранозного колита
Опасным осложнением псевдомембранозного колита может быть токсический мегаколон (патологическое расширение толстого кишечника) с последующей перфорацией кишечника и излитием кишечного содержимого в брюшную полость с развитием перитонита.
Симптомы псевдомембранозного колита
Симптомы псевдомембранозного колита зависят от тяжести течения заболевания. Для легкой формы псевдомембранозного колита характерны схваткообразные боли в животе и упорная диарея. Боли в животе усиливаются перед дефекацией, отмечаются ложные позывы к дефекации. Испражнения обильные, водянистые, с примесью слизи. Живот умеренно вздут, при пальпации наблюдается болезненность по ходу толстого кишечника. Присутствуют признаки общей интоксикации организма в виде головной боли, слабости, иногда повышения температуры тела, тошноты, рвоты. После отмены лекарственного препарата, спровоцировавшего развитие патологического процесса, симптомы псевдомембранозного колита исчезают.
Признаки заболевания средней степени сохраняются на протяжении одной и более недель после отмены причинного лекарственного препарата. В этом случае наблюдается длительная диарея, каловые массы приобретают вид рисового отвара с желтоватой или зеленоватой окраской. В испражнениях примеси крови и слизи. Потери значительного количества жидкости при дефекации становятся причиной обезвоживания, что проявляется нарастающей слабостью, снижением артериального давления, учащением пульса, парестезиями и нарушением тонуса мышц. Наблюдается снижение суточного диуреза. В некоторых случаях у больных появляются судороги.
В испражнениях примеси крови и слизи. Потери значительного количества жидкости при дефекации становятся причиной обезвоживания, что проявляется нарастающей слабостью, снижением артериального давления, учащением пульса, парестезиями и нарушением тонуса мышц. Наблюдается снижение суточного диуреза. В некоторых случаях у больных появляются судороги.
Основные симптомы псевдомембранозного колита – схваткообразные боли в животе и диарея
Для тяжелой формы псеводмембранозного колита характерно появление примеси крови в испражнениях с первых дней заболевания. Общая интоксикация ярко выражена, пациент предъявляет жалобы на интенсивные боли схваткообразного характера в левой части живота, особенно в области сигмовидной кишки. Данная форма заболевания часто сопровождается нарушением белкового обмена, что клинически проявляется отеками.
Читайте также:
6 правил приема антибиотиков
Современные антибиотики: эффективность и побочное действие
15 растений, проростки семян которых стоит включить в рацион
Особенности протекания заболевания у детей
В общей структуре псевдомембранозного колита значительная часть заболевших – это новорожденные и дети первых лет жизни.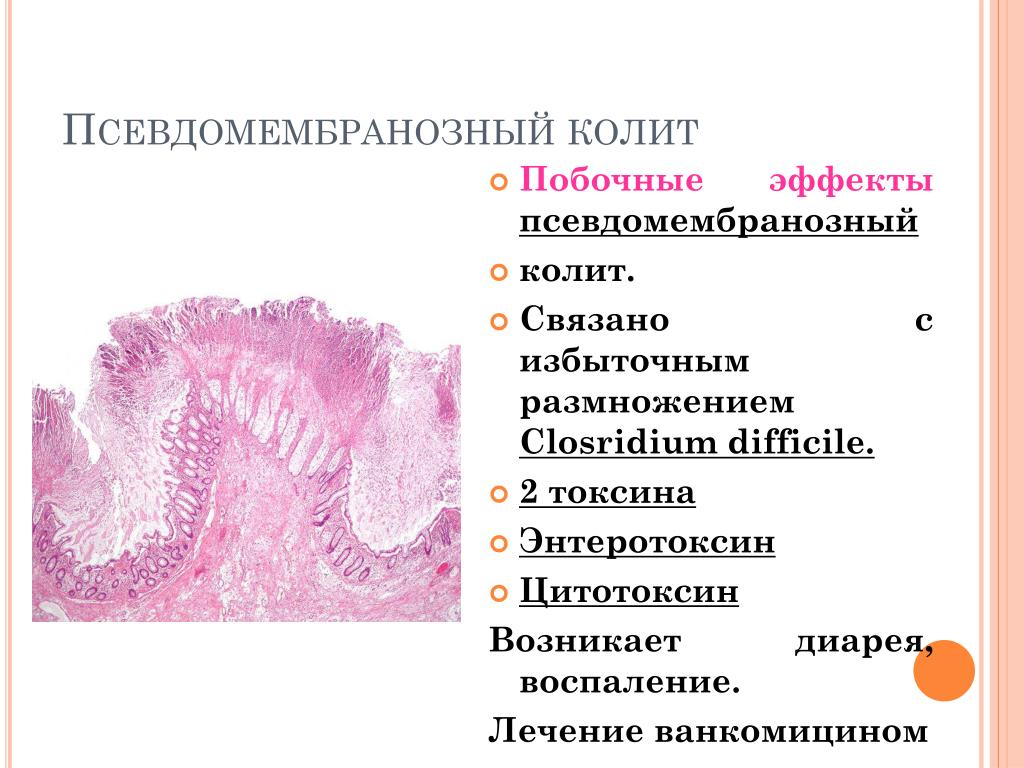 Как правило, заболевание проявляется через 1-1,5 недели от момента начала антибиотикотерапии. Псевдомембранозный колит у детей дебютирует остро и протекает бурно. Повышается температура тела, появляются боли в животе, срыгивание или рвота, снижение аппетита, диарея, вздутие живота. Кожные покровы бледные, с сероватым оттенком. На коже живота может просматриваться сеть застойных вен. Каловые массы имеют вид густой слизи белесоватого оттенка с обрывками фибринозных наложений, содержат примесь слизи, крови, а иногда и гноя.
Как правило, заболевание проявляется через 1-1,5 недели от момента начала антибиотикотерапии. Псевдомембранозный колит у детей дебютирует остро и протекает бурно. Повышается температура тела, появляются боли в животе, срыгивание или рвота, снижение аппетита, диарея, вздутие живота. Кожные покровы бледные, с сероватым оттенком. На коже живота может просматриваться сеть застойных вен. Каловые массы имеют вид густой слизи белесоватого оттенка с обрывками фибринозных наложений, содержат примесь слизи, крови, а иногда и гноя.
У детей псевдомембранозный колит отличается острым течением, с повышением температуры
У новорожденных детей псевдомембранозный колит имеет тяжелое течение. Профузная диарея приводит к быстрому обезвоживанию организма, нарушается периферического кровообращения. В некоторых случаях происходит острое нарушение кровообращения по типу коллапса при отсутствии поноса.
Диагностика
Диагностика псевдомембранозного колита основывается на данных, полученных при сборе жалоб и анамнеза (особое внимание при этом обращают на проводимую ранее медикаментозную терапию), а также по итогам обнаружения Clostridium difficile.
В общем анализе крови отмечается повышение количества лейкоцитов, нейтрофилез, увеличение СОЭ. В испражнениях определяется наличие примеси крови и слизи. При проведении бактериологического исследования кала обнаруживается Clostridium difficile, а также токсин, продуцируемый клостридиями.
Инфекционным агентом при псевдомембранозном колите выступает анаэробный грамположительный микроорганизм Clostridium difficile.
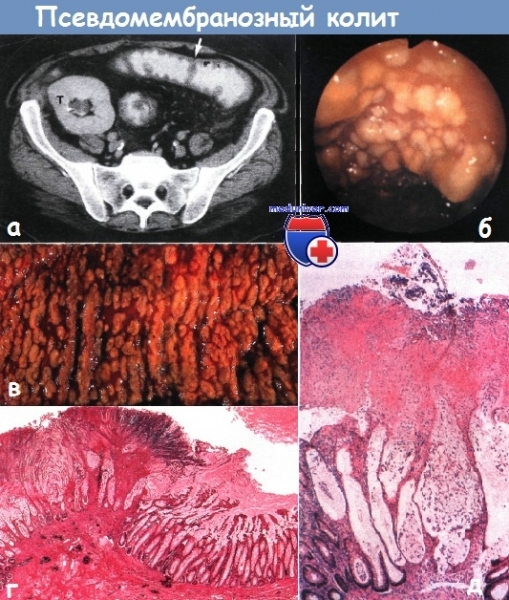
При эндоскопическом исследовании визуализируется слизистая оболочка кишечника, покрытая фибринозными пленками желтоватого цвета (псевдомембраны). Обычно достаточно ректороманоскопии, так как при псевдомембранозном колите чаще поражаются именно дистальные отделы толстого кишечника. При подозрении на патологический процесс в верхних отделах толстого кишечника показано проведение колоноскопии.
Псевдомембранозный колит по результатам колоноскопии
Диагностировать мегаколон, который может осложнять течение псевдомембранозного колита, позволяет контрастная рентгенография или компьютерная томография кишечника.
Лечение псевдомембранозного колита
Лечение псевдомембранозного колита в большинстве случаев консервативное. В первую очередь необходимо отменить лекарственное средство, спровоцировавшее развитие заболевания. Пациентам показана щадящая диета (стол №4 по Певзнеру), а также обильное питье для предотвращения развития обезвоживания.
Этиотропного лечения при легкой форме заболевания обычно не требуется, в остальных случаях назначают антибактериальную терапию с учетом чувствительности возбудителя. В тяжелой форме заболевания может потребоваться внутривенное введение антибактериального препарата.
При тяжелой форме псевдомембранозного колита проводят инфузионную терапию, направленную на восстановление объема жидкости в организме, восполнение дефицита белка, коррекцию электролитных нарушений, устранение интоксикации.
При легкой степени псевдомембранозного колита показаны щадящая диета и обильное питье для восполнения жидкости в организме
В случае развития такого осложнения, как токсический мегаколон, требуется хирургическая операция – сегментарная резекция пораженного участка толстого кишечника. При перфорации кишечника проводят радикальное удаление пораженной части кишечника, промывание и дренирование брюшной полости.
При перфорации кишечника проводят радикальное удаление пораженной части кишечника, промывание и дренирование брюшной полости.
Возможные осложнения и последствия
Опасным осложнением псевдомембранозного колита может быть токсический мегаколон (патологическое расширение толстого кишечника) с последующей перфорацией кишечника и излитием кишечного содержимого в брюшную полость с развитием перитонита. Стремительное развитие заболевания с быстрой дегидратацией опасно возникновением гиперкалиемии и последующей остановкой сердца.
Чаще всего в патологический процесс при псевдомембранозном колите вовлекаются прямая, сигмовидная и нисходящая кишка, в тяжелых случаях может поражаться весь толстый кишечник.
В ряде случаев при псевдомембранозном колите у пациентов развивается реактивный артрит, экссудативная энтеропатия.
Изъязвление пораженных участков слизистой оболочки толстого кишечника у детей может стать причиной перфорации кишечника, калового перитонита. В этом случае состояние больного тяжелое, кожные покровы приобретают сероватый оттенок, дыхание поверхностное. Отмечается ослабление сердечной деятельности и понижение сегментарных рефлексов, черты лица заостряются. При несвоевременном оказании помощи возможен летальный исход. Кроме того, у детей может развиться кишечное кровотечение, также способное стать причиной летального исхода.
В этом случае состояние больного тяжелое, кожные покровы приобретают сероватый оттенок, дыхание поверхностное. Отмечается ослабление сердечной деятельности и понижение сегментарных рефлексов, черты лица заостряются. При несвоевременном оказании помощи возможен летальный исход. Кроме того, у детей может развиться кишечное кровотечение, также способное стать причиной летального исхода.
Прогноз
Прогноз при псевдомембранозном колите зависит от тяжести заболевания.
При легких формах заболевания обычно наблюдается выздоровление после отмены приема препарата, вызвавшего развитие псевдомембранозного колита.
В случае псевдомембранозного колита средней степени тяжести клинические проявления заболевания могут сохраняться на протяжении нескольких недель с возможностью рецидивирования.
Для тяжелых форм псевдомембранозного колита характерен высокий риск летального исхода – около 30% случаев.
Профилактика
Основной мерой профилактики псевдомембранозного колита является обоснованное применение лекарственных препаратов, которые способны его вызвать. Пациентам после 65 лет, а также больным, которые регулярно принимают лекарственные препараты из группы блокаторов гистаминовых рецепторов, не рекомендуется назначать потенциально опасные в отношении псевдомембранозного колита антибактериальные препараты.
Пациентам после 65 лет, а также больным, которые регулярно принимают лекарственные препараты из группы блокаторов гистаминовых рецепторов, не рекомендуется назначать потенциально опасные в отношении псевдомембранозного колита антибактериальные препараты.
Псевдомембранозный колит | Компетентно о здоровье на iLive
Лечение псевдомембранозного колита
Первым мероприятием является отмена антибиотика, спровоцировавшего развитие псевдомембранозного колита. Уже это одно может при легких формах предотвратить прогрессирование заболевания.
Этиотропная терапия заключается в назначении антибактериальных средств, к которым чувствителен С.difficile. Это ванкомицин и метронидазол. Ванкомицин плохо всасывается в кишечнике, при пероральном приеме его концентрация быстро нарастает. Назначается по 125 мг 4 раза в день в течение 5-7 дней. Препаратом выбора является метронидазол (0,25 3 раза в день) в течение 7-10 дней. В тяжелых случаях, когда пероральный прием затруднен, метронидазол можно назначать внутривенно. Сообщают также о благоприятном действии бацитрацина.
Сообщают также о благоприятном действии бацитрацина.
Крайне важна патогенетическая терапия, особенно у больных тяжелыми формами заболевания. Основные ее направления — коррекция водно-электролитных расстройств и белкового обмена, восстановление нормального состава кишечной микрофлоры, связывание токсина C.difficile.
При выраженных водно-электролитных расстройствах терапия должна быть весьма интенсивной. При тяжелой дегидратации, которая нередко наблюдается у больных псевдомембранозным колитом начальная скорость инфузии в первый час лечения должна составлять 8 мл/мин/м2; затем переходят на инфузию со скоростью 2 мл/мин/м2. Фактически это означает введение до 10–15 л жидкости в течение 36–48 часов. Регидратация проводится под контролем диуреза, величины ЦВД. Вводятся растворы типа лактасола, растворов Гартмана, Рингера. После нормализации диуреза под контролем ионограммы вводится хлорид натрия для устранения гипокалиемии. При нарушениях белкового обмена переливается плазма, альбумин. Если дегидратация выражена умеренно, можно проводить регидратацию перорально растворами типа регидрона.
Если дегидратация выражена умеренно, можно проводить регидратацию перорально растворами типа регидрона.
После улучшения состояния больного, уменьшения поносов, проведения курса (или курсов) этиотропной терапии показано лечение бактериальными препаратами для нормализации кишечного биоценоза. Курс лечения одним из препаратов должен быть 20-25 дней, дозы более высокими, чем при лечении обычного рода дисбактериоза: колибактерин 6–10 доз 2 раза в день, бифидумбактерин и бификол по 10 доз 2 раза в день.
С целью связывания токсина клостридий в кишечнике рекомендуется назначение холестирамина, колестипола. По-видимому, может оказаться полезным полифепан. При тяжелых осложненных формах псевдомембранозного колита показана тотальная колэктомия.
Псевдомембранозный колит — Лечение
Псевдомембранозный колит — Диагностика | Компетентно о здоровье на iLive
Исследование токсина на культуре клеток
Этот метод был внедрен первым, однако из-за сложности его не используют для рутинной диагностики. Кроме того, токсин очень нестабилен, разрушается при комнатной температуре в течение 2 ч после взятия образцов стула на исследование. Для исключения ложнонегативных результатов, если образец не исследуют немедленно, его следует хранить в холодильнике.
Кроме того, токсин очень нестабилен, разрушается при комнатной температуре в течение 2 ч после взятия образцов стула на исследование. Для исключения ложнонегативных результатов, если образец не исследуют немедленно, его следует хранить в холодильнике.
Посев кала для выделения Clostridium difficile
Для этого необходимы анаэробные условия, специальная селективная среда, при этом точная идентификация этого рода клостридий может быть затруднительной, особенно в мелких микробиологических лабораториях. Кроме того, могут возникать ложноположительные результаты исследования, когда выделяют штаммы С. difficile, не продуцирующие экзотоксин. Результат лабораторного исследования может быть получен в течение 48-96 ч.
[8], [9], [10], [11], [12], [13], [14], [15], [16], [17]
Экспресс-диагностика псевдомембранозного колита
- Латекс-агглютинация или иммунохроматографический метод выявления антигена С. difficile. Быстрый тест (менее 1 ч) на выявление антигена.
 Необходимо применять одновременно с тестом на экзотоксин.
Необходимо применять одновременно с тестом на экзотоксин. - Иммуноферментный анализ выявляет токсин А, токсин В или оба токсина. Результаты могут быть получены в течение рабочего дня. Обладает меньшей чувствительностью, чем тест на цитотоксичность в культуре тканей, приспособлен для больничных лабораторий, в которых не используют культуры тканей или не могут выделять С. difficile из кала.
- Исследование цитотоксичности на культуре тканей. Принципиально возможно определение только токсина В. Наиболее дорогостоящий метод, продолжительность исследования 24-48 ч до получения окончательного результата. Имеет низкую чувствительность и специфичность, т. е. не может указывать на то, что причиной заболевания стал именно Clostridium difficile.
- ПЦР — возможность определения токсинов А и Б в настоящее время находится на стадии научной разработки.
[18], [19], [20], [21], [22], [23], [24], [25], [26], [27]
Эндоскопия
Этот метод применяют в тех случаях, когда необходимо дифференцировать диарею от другого диагноза, который может быть подтвержден с помощью эндоскопии. При эндоскопии обнаруживают наложения желтоватого цвета в дистальном отделе толстого кишечника, иногда они могут быть расположены проксимальнеє и при проведении обычной сигмоидоскопии могут быть пропущены (10-30% случаев). Поэтому колоноскопию считают более адекватным диагностическим методом.
При эндоскопии обнаруживают наложения желтоватого цвета в дистальном отделе толстого кишечника, иногда они могут быть расположены проксимальнеє и при проведении обычной сигмоидоскопии могут быть пропущены (10-30% случаев). Поэтому колоноскопию считают более адекватным диагностическим методом.
[28], [29], [30], [31], [32], [33], [34], [35], [36], [37]
КТ брюшной полости
Проводят в тех случаях, когда противопоказана колоноскопия, но нет специфических признаков колита, вызванного С. difficile. Обычно косвенными признаками считают утолщение стенки кишечника с заполнением контрастным веществом изгибов, имеющих характерный вид («симптом аккордеона»).
[38], [39], [40], [41], [42], [43], [44], [45], [46], [47], [48], [49]
Ирригоскопия с барием
В тяжелых случаях можно выявить мегаколон, перфорации и другие осложнения, однако этот метод считают небезопасным и поэтому обычно его не рекомендуют.
его симптомы и возможное лечение
После лечения антибиотиками нередко возникают кишечные расстройства. Применение антибактериальных препаратов уничтожают и полезные, и вредоносные бактерии, которые обитают в кишечнике человека. В связи с приемом различных антибиотиков происходит воспаление стенки толстой кишки, которые вызывается одним из видов клостридий.
Применение антибактериальных препаратов уничтожают и полезные, и вредоносные бактерии, которые обитают в кишечнике человека. В связи с приемом различных антибиотиков происходит воспаление стенки толстой кишки, которые вызывается одним из видов клостридий.
Содержание:
Причины появления псевдомембранозного колита
При длительном лечении антибиотиками (Линкомицином, Клиндамицином, Пенициллином, Тетрациклином и др.) у больного развивается дисбактериоз, который приводит к воспалению дистальных отделов кишечника и образованию фибринозных разрастаний на слизистой кишечника. Данное инфекционно-воспалительное заболевание кишечника носит название псевдомембранозный колит.
Возбудитель заболевания − микроорганизм Clostridium difficilе, который способен выделять 2 токсина, повреждающие стенку кишечника. Данная бактерия встречается у здоровых людей, чаще у детей.
Причиной развития заболевания могут быть не только антибиотики, но и ряд цитостатиков, слабительных препаратов.
Риск развития инфекционно-воспалительного заболевания повышается при совместном приеме нескольких антибактериальных средств.
Другие причины появления псевдомембранозного колита:
- Применение цитотоксических препаратов
- Употребление иммунодепрессантов
- Использование нестероидных лекарственных средств
- Применение психотропных препаратов
- Ауротерапия
В группу риска по возникновению болезни входят пожилые люди, больные с онкологическими заболеваниями. Существует вероятность развития колита при длительной госпитализации, хирургическом вмешательстве, зондовом питании.
Клинические проявления колита
Первые признаки заболевания могут возникнуть после или во время антибактериальной терапии.
Для псевдомембранозного колита характерны следующие симптомы:
- Водянистая диарея
- Каловые массы с примесью крови
- Боль в животе
- Головная боль
- Субфебриальная температура тела
- Слабость
- Потеря веса
- Отсутствие аппетита
- Расстройство желудка
При диарее больной теряет большое количество жидкости, в связи с этим нарушается водно-электролитный обмен и происходит обезвоживание организма. По этой причине у пациента могут наблюдаться тахикардия, судороги, появляется ощущение ползание мурашек по коже.
По этой причине у пациента могут наблюдаться тахикардия, судороги, появляется ощущение ползание мурашек по коже.
В тяжелых случаях температура может достигать 40 градусов. Так как характер инфицирования эндогенный, то установить продолжительность инкубационного периода довольно проблематично. Латентный период может длиться от 7 дней до нескольких недель.
Формы псевдомембранозного колита
В зависимости от того, как протекает воспалительный процесс, выделяют 4 формы заболевания:
- Легкая
- Средняя
- Тяжелая
- Фульминантная
При легкой форме наблюдается дискомфорт в животе и незначительные боли. За сутки частота стула не превышает 5 раз. После отмены антибиотиков признаки колита полностью исчезают.
Среднетяжелая форма характеризуется частым стулом до 15 раз в сутки. При этом можно отметить кровавые каловые массы. При отмене антибиотиков симптомы остаются.
В тяжелых случаях состояние больного ухудшается. Температура достигает 39 градусов, количество стула составляет 20-30 раз за сутки. На фоне учащенного стула развиваются осложнения в виде обезвоживания, разрыва кишечника.
Температура достигает 39 градусов, количество стула составляет 20-30 раз за сутки. На фоне учащенного стула развиваются осложнения в виде обезвоживания, разрыва кишечника.
Фульминантная форма отличается стремительным нарастанием симптомов: резкое повышение температуры, сильные схваткообразные боли в животе. В результате нарушается проходимость движения каловых масс. В результате диарея сменяет запоры. В большинстве случаев данная форма заболевания заканчивается летальным исходом.
Появление псевдомембранозного колита у детей
Новорожденные и дети до года являются бактерионосителями данного микроорганизма. У детей данной возрастной группы инфекционно-воспалительное заболевание развивается редко, даже после длительного применения антибиотиков. Это связано со строением слизистой оболочки кишечника, а также наличием антител, содержащихся в молоке матери.
Вероятность развития колита наблюдается у детей с недостатком лейкоцитов, новорожденных с болезнью Гиршпрунга и неспецифическими кишечными заболеваниями в виде язвенного колита, болезни Крона.
Заболевание у детей протекает нетяжело. У ослабленных детей течение псевдомембранозного колита тяжелое.
Постановка диагноза
Чтобы диагностировать псевдомембранозный колит, собирают данные анамнеза и результаты медицинского обследования. Также учитываются жалобы больного. При пальпации живота наблюдается болезненность, живот увеличивается в объеме. Для подтверждения диагноза проводится лабораторное исследование: общий и биохимический анализ крови, посев кала.
В дополнительных случаях назначают инструментальные методы исследования: магнитно-резонансную томографию, колоноскопию, ирригоскопию, биопсию.
Томография проводится для выявления патологических изменений, происходящих в кишечнике.
Для выполнения колоноскопии используется специальный инструмент – колоноскоп. С его помощью можно увеличить и рассмотреть слизистую кишечника, а также увидеть и оценить внутреннее состояние кишки.
Схема лечения колита
Основная цель лечения – выявить и уничтожить инфекцию, а также предотвратить повторное появление псевдомембранозного колита.
При подозрении на псевдомембранозный колит следует немедленно прекратить употребление антибиотиков. Если после прекращения приема антибактериальных лекарственных средств симптомы острого инфекционного заболевания исчезают, то лечение не назначается.
Лечение колита может осуществляться двумя методами: консервативным и хирургическим.
Для устранения возбудителя заболевания назначается этиотропная терапия, которая заключается в использовании антибактериальных средств, чувствительных к патогенному микроорганизму. К таким препаратам относят Метронидазол, Ванкомицин.
Метронидазол назначается 3 раза в день в течение 7-10 дней. Курс лечения Ванкомицином составляет от 5 до 7 дней. Препарат принимают внутрь по 125 мг 3-4 раза в день. Для каждого больного подбирается индивидуальная схема лечения. Самостоятельно принимать лекарственные препараты запрещается.
В большинстве случаев используют Метронидазол, так как в тяжелых случаях препарат можно вводить внутривенно.
При выраженной дегидратации вводятся растворы Рингера, Гартмана, Лактасол. В течение 1,5-2 суток вводится около 10-15 литров жидкости. При умеренной дегидратации Регидрон вводится перорально.
Чтобы уменьшить симптомы интоксикации, назначают для приема внутрь Холестирамин. Применение антидиарейных препаратов противопоказано, так как они могут усугубить ситуацию и спровоцировать осложнение.
Чтобы нормализовать функцию кишечника и предотвратить появление рецидивов, назначают бактериальные препараты типа Бификол, Колибактерин, Бифидумбактерин. Продолжительность терапии составляет 20-25 дней. При этом дозировка, в отличие от обычного дисбактериоза, увеличивается в два раза. После того как стул нормализовался, терапия дисбактериоза назначается сразу.
Хирургическое лечение показано в тяжелых случаях заболевания. Если консервативное лечение не принесло ожидаемых результатов, то проводят колоноэктомию. Процедура выполняется в 2 этапа. Эта операция предполагает удаление ободочной кишки. На втором этапе после стабилизации состояния больного формируют соединение между культей прямой кишки и тонким кишечником.
Эта операция предполагает удаление ободочной кишки. На втором этапе после стабилизации состояния больного формируют соединение между культей прямой кишки и тонким кишечником.
Рецидивы чаще всего возникают у женщин. Их лечение осуществляется по той же схеме, что и первичное заболевание. Легкие формы заболевания успешно лечатся. После полного курса лечения самочувствие больного улучшается и симптомы устраняются.
При среднетяжелых формах отмечаются случаи рецидивирующего заболевания. Тяжелые случаи при сопутствующем осложнении могут привести к негативным последствиям.
Питание при псевдомембранозном колите
Успешное лечение колита основано не только на применении лекарственных препаратов. Особое внимание следует уделить питанию. При появлении первых признаков заболевания, принимать пищу в течение 12 часов не рекомендуется.
В первые дни желательно употреблять слизистые каши, кисели. В больших количествах можно употреблять отвар плодов шиповника или черемухи. Исключить из рациона черный чай, кофе и сахар.
Исключить из рациона черный чай, кофе и сахар.
На протяжении недели следует соблюдать специальную диету. Разрешается употреблять кисломолочные продукты, каши, отварное куриное мясо. Бульоны только в ограниченном количестве. На некоторое время следует отказаться от фруктов и овощей.
Жареную, копченую и соленую пищу, алкоголь, шоколад, специи следует исключить до 6 месяцев.
Приготовленную пищу не следует употреблять в горячем виде. Холодные десерты также не рекомендуются.
Меры профилактики псевдомембранозного колита
- Чтобы ограничить распространение инфекции, следует всегда мыть руки с мылом и соблюдать правила личной гигиены.
- Принимать антибактериальные препараты только с назначения врача.
- По возможности антибиотики заменить нерастворимыми сульфаниламидами.
- Категорически запрещается самостоятельный и бесконтрольный прием антибиотиков.
- Людям, состоящим в группе риска, не назначаются антибиотики из ряда цефалоспоринов, линкозамидов, тетрациклинов.

Псевдомембранозный колит достаточно серьезное заболевание, которое при отсутствии адекватного лечения, может привести к необратимым последствиям. Поэтому важно придерживаться рекомендаций лечащего врача и не допускать развитие заболевания.
Симптомы, причины, диагностика, лечение псевдомембранозного колита :: SYL.ru
Псевдомембранозный колит — заболевание воспалительного характера, которое отличается инфекционной природой. Данный процесс обычно является следствием приема антибиотиков для лечения различного рода патологий. В результате на слизистой кишечника образуются фиброзные бляшки.
Описание заболевания
Псевдомембранозный колит — воспаление толстой кишки. После антибиотиков, применяемых для лечения различного рода инфекционных заболеваний, у больных развивается специфический дисбактериоз. Он приводит к воспалительному поражению кишечника с одновременным образованием фиброзных бляшек.
Согласно статистическим данным, из 15 тысяч пациентов, использующих антибиотики, у одного больного развивается эта патология. Особенно опасным такое осложнение считается для людей с ослабленным иммунитетом, так как у них практически сразу же появляются симптомы интоксикации организма, обезвоживания.
Причины заболевания
Возбудителем патологии считается микроорганизм под названием Clostridium difficile. Это патогенная бактерия, диагностируемая у 3% здорового населения, причем различных возрастных групп. В процессе своей жизнедеятельности она выделяет два типа токсинов: А и В. Эти вещества повреждают стенку кишечника, провоцируя тем самым появление характерных для псевдомембранозного колита симптомов.
Главная причина развития данного заболевания — прием антибактериальных препаратов (это макролиды, цефалоспорины, пенициллины). Вероятность его появления увеличивается в несколько раз при одновременном использовании антибиотиков, антидиарейных средств, химиотерапии, иммуносупрессоров и нейролептиков. Кроме того, особое значение играет наличие сопутствующих недугов, их тяжесть. Развитие псевдомембранозного колита может быть спровоцировано действием таких факторов, как:
Кроме того, особое значение играет наличие сопутствующих недугов, их тяжесть. Развитие псевдомембранозного колита может быть спровоцировано действием таких факторов, как:
- Патологии ЖКТ (язвенный колит, болезнь Крона).
- Бесконтрольный прием антацидов.
- Злокачественные новообразования.
- Ишемический колит.
- Длительное пребывание в стационаре (присоединение сопутствующих патологий).
- После хирургического вмешательства на органы брюшной полости.
- После частых манипуляций на кишечнике (колоноскопия, ректороманоскопия).
Псевдомембранозный колит: симптомы
Проявления этой болезни обуславливаются исключительно степенью тяжести ее протекания. При легкой форме своевременно диагностировать недуг не представляется возможным, так как он практически не имеет явных клинических признаков. Симптомы носят общий характер и напоминают обычное расстройство пищеварения, а не псевдомембранозный колит. Воспаление толстой кишки после антибиотиков, то есть их отмены, обычно проходит самостоятельно, диарея прекращается.
Средняя форма тяжести характеризуется появлением кровянистых и слизистых примесей в стуле. Пациенты жалуются на резкие боли в животе, которые лишь усиливаются перед непосредственным актом дефекации. Затем на фоне диареи и признаков обезвоживания появляются симптомы интоксикации (слабость, снижение аппетита, повышение температуры). Зачастую возникают ложные позывы к дефекации, которые также провоцируют серьезный дискомфорт.
При тяжелой форме, помимо характерных симптомов псевдомембранозного колита, наблюдаются нарушения в работе сердца. Обычно они проявляются в форме тахикардии и гипотонии. Такая клиническая картина объясняется нарушением белкового обмена.
Встречаются и так называемые молниеносные формы патологии с летальным исходом. В роли основной причины смерти чаще всего выступает токсическое расширение толстой кишки с одновременной перфорацией.
Чем отличается заболевание у детей?
Для новорожденных и малышей первого года жизни типична высокая степень носительства бактерии Clostridium difficile. При этом развитие колита у пациентов этой возрастной категории происходит крайне редко, даже с учетом длительного приема антибактериальных средств.
При этом развитие колита у пациентов этой возрастной категории происходит крайне редко, даже с учетом длительного приема антибактериальных средств.
Своеобразная невосприимчивость малышей к этой бактерии объясняется некоторыми возрастными особенностями строения слизистой кишечника, а также присутствием в крови антител, полученных еще от матери. В группу риска входят пациенты с выраженной лейкопенией, болезнью Крона или Гиршпрунга.
Чаще всего псевдомембранозный колит у детей развивается вследствие продолжительного пребывания в медицинском учреждении и приема антибиотиков. Использование последних в амбулаторных условиях также может привести к появлению недуга. Заболевание начинается остро. Отличительной особенностью клинической картины считается отсутствие ярко выраженных симптомов интоксикации, поэтому ведущее место принадлежит диарейному синдрому. Иногда большая часть каловых масс представлена густым месивом фиброзных отложений.
При тяжелом течении недуга возможны кишечные кровотечения, перфорация органа с последующим развитием перитонита и сепсиса.
Какое требуется обследование?
Подтвердить окончательный диагноз можно только после сбора анамнеза и обработки полученных результатов обследования.
При первичном осмотре специалист обычно отмечает болезненность живота при пальпации, его отечность, заметное визуально увеличение в объеме, повышение температуры. Если пациент жалуется на продолжительный понос, который сопровождает прием антибиотиков, это также указывает на псевдомембранозный колит.
Диагностика заболевания включает:
- Общий анализ крови.
- Исследование каловых масс (позитивный тест на растворимый белок, кровяные прожилки, примеси слизи).
- КТ органов брюшной полости.
- Бактериологическое исследование испражнений.
Дополнительно может потребоваться проведение ректороманоскопии. Этот метод исследования позволяет оценить типичную картину недуга: на слизистой кишечника отчетливо просматривается фиброзный налет желтоватого оттенка.
Этиотропное лечение
При появлении длительной диареи в первую очередь следует отменить прием антибактериальных препаратов. Любой антибиотик при псевдомембранозном колите может лишь ухудшить состояние больного. Легкая форма недуга, не сопровождающаяся ярко выраженной симптоматикой, не требует серьезной терапии.
Любой антибиотик при псевдомембранозном колите может лишь ухудшить состояние больного. Легкая форма недуга, не сопровождающаяся ярко выраженной симптоматикой, не требует серьезной терапии.
При тяжелых и среднетяжелых формах, когда диарея продолжается после отмены лекарств, назначают этиотропный вариант лечения. Clostridium difficile восприимчива к «Ванкомицину» и «Метронидазолу». Чаще всего назначают последний. «Ванкомицин» используют в том случае, если у пациента имеются противопоказания к «Метронидазолу» (поражение печени, патологии ЦНС, индивидуальная непереносимость).
Борьба с дисбактериозом также относится к этиотропной терапии. Такое лечение рекомендуется при всех формах недуга для нормализации работы кишечника и предупреждения возможных рецидивов. В данном случае обычно назначают следующие бактериальные препараты: «Бифидумбактерин», «Колибактерин», «Бификол».
Патогенетическая терапия и псевдомембранозный колит
Схема лечения такого рода предполагает терапию основных симптомов заболевания. В первую очередь необходимо устранить дегидратационный синдром (обезвоживание). Кроме того, требуется коррекция нарушения белкового/электролитного обмена, дезинтоксикационная терапия.
В первую очередь необходимо устранить дегидратационный синдром (обезвоживание). Кроме того, требуется коррекция нарушения белкового/электролитного обмена, дезинтоксикационная терапия.
При тяжелом обезвоживании назначают введение растворов Рингера под постоянным контролем диуреза. Для восполнения потери белка используют человеческую плазму. Если выраженная диарея повлекла за собой изменение электролитного обмена, после окончательного восстановления диуреза вводят растворы хлорида калия. Для ослабления симптомов интоксикационного синдрома показан прием «Холестирамина». Это средство не только связывает выделяемые бактериями токсины, но и выводит их из организма.
Хирургическое вмешательство
Оперативное вмешательство рекомендуется в случае прободения кишки, токсического расширения кишечника, тяжелого течения недуга. Если на протяжении 2-3 суток интенсивная терапия не дает позитивных результатов, врач принимает решение о проведении операции. Выжидательная тактика в такой ситуации недопустима, так как летальный исход может наступить очень быстро.
При молниеносной форме такой патологии, как псевдомембранозный колит, лечение хирургическим путем назначается в 45% случаев. Как правило, прибегают к колэктомии с последующим формированием илеостомы. Во время данной процедуры врач удаляет часть толстого кишечника и выводит конечный отрезок тонкой кишки на переднюю брюшную стенку. После операции состояние пациентов заметно улучшается, появляется шанс на окончательное выздоровление. С другой стороны, количество летальных исходов даже после хирургического вмешательства находится на высоком уровне (от 25 до 75%). Смертность обуславливается тяжелым исходным состоянием пациентов и запоздалым лечением.
После стабилизации пациента начинается второй этап операции. Врач формирует анастомоз между тонким кишечником и непосредственно культей прямой кишки.
Поговорим о питании
Если заболевание сопровождается сильной диареей, в течение трех дней пациентам показано голодание. При этом следует употреблять жидкость в больших количествах. Разрешается чай без сахара, отвар шиповника или обычная негазированная вода.
Разрешается чай без сахара, отвар шиповника или обычная негазированная вода.
Постепенно можно расширять рацион. Через пару дней допускается нежирный кефир и несладкий кисель. Затем можно ввести протертый творог и плавно перейти на питание для людей, страдающих энтероколитами (стол № 4А).
В период восстановления рацион необходимо планомерно расширять. На этом этапе пациентам с диагнозом «псевдомембранозный колит» диета допускает употребление в пищу практически всех продуктов.
Вне зависимости от степени тяжести недуга на весь курс лечения рекомендуется ограничить потребление алкогольных напитков, сдобы, копченостей, жареной и чрезмерно жирной пищи.
Прогноз
Псевдомембранозный колит считается достаточно тяжелым осложнением после антибактериальной терапии. При легких формах заболевания, в случае своевременной отмены препаратов и ликвидации дисбактериоза, прогноз благоприятный. Среднетяжелые формы имеют склонность к рецидивированию. В особо серьезных случаях летальный исход может произойти даже после грамотно назначенной терапии. Причиной смерти могут выступать нарушения обмена, вызванные стремительно развивающейся дегидратацией.
Причиной смерти могут выступать нарушения обмена, вызванные стремительно развивающейся дегидратацией.
Профилактические меры
Чтобы предупредить развитие псевдомембранозного колита, важно грамотно принимать назначенные антибактериальные средства. При этом лечащий врач должен учитывать возможные противопоказания к использованию таких препаратов. Немаловажную роль играет применение бактериальных средств для коррекции дисбактериоза, а также специальное питание.
В группу повышенного риска входят люди преклонного возраста, длительно принимающие антагонисты Н2-гистаминовых рецепторов (к примеру, «Ранитидин»). Таким пациентам нежелательно использовать для лечения линкозамиды, тетрациклины и антибиотики цефалоспоринового ряда.
Псевдомембранозный колит относится к группе достаточно серьезных патологий, которые могут ухудшить качество жизни человека. При отсутствии грамотного лечения стремительно развивающийся воспалительный процесс способен спровоцировать необратимые последствия в организме. Именно поэтому так важно своевременно диагностировать недуг и приступить к его терапии. Будьте здоровы!
Именно поэтому так важно своевременно диагностировать недуг и приступить к его терапии. Будьте здоровы!
Псевдомембранный колитис | Kompetent über Gesundheit auf iLive
Behandlung von pseudomembranöser Kolitis
Die erste Maßnahme ist die Abschaffung des Antibiotikums, das die Entwicklung einer pseudomembranösen Kolitis auslöst. Schon dieser kann mit milden Formen das Fortschreiten der Krankheit verhindern.
Die etiotrope Therapie besteht in der Ernennung von antibakteriellen Mitteln, gegen die C. Difficile empfindlich ist. Умирает ванкомицин и метронидазол.Vancomycin wird im Darm schlecht aufgenommen, bei oraler Aufnahme nimmt seine Konzentration stark zu. Es ist für 125 mg 4 mal täglich für 5-7 Tage vorgeschrieben. Das Medikament der Wahl ist Metronidazol (0,25 3 mal täglich) для 7-10 таблеток. В Schweren Fällen, wenn die orale Verabreichung schwierig ist, kann Metronidazol intravenös verabreicht werden. Es wird auch über die günstige Wirkung von Bacitracin berichtet.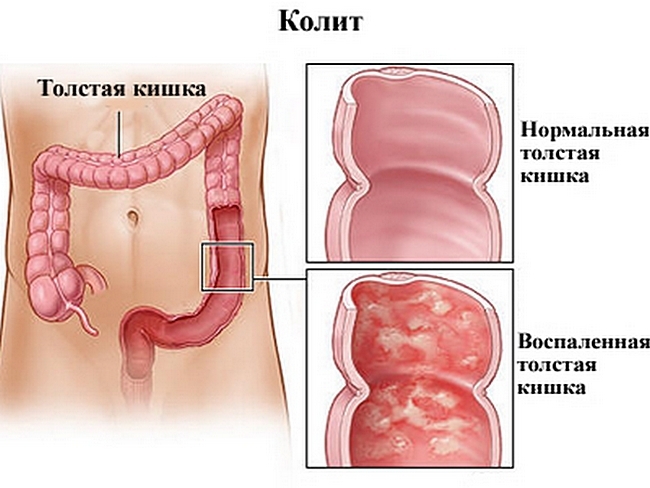
Eine äußerst wichtige pathogenetische Therapie, besonders bei Patienten mit schweren Formen der Erkrankung.Seine Hauptrichtungen sind die Korrektur von Wasser-Elektrolyt-Störungen und Proteinmetabolismus, die Wiederherstellung der normalen Zusammensetzung der Darmflora, die Bindung von Toxin C.difficile.
Bei ausgeprägten Wasser-Elektrolyt-Störungen sollte die Therapie sehr ensiv sein. Bei schwerer Dehydration, die häufig bei Patienten mit pseudomembranöser Kolitis beobachtet wird, sollte die anfängliche Infusionsrate in der ersten Behandlungsstunde 8 мл / мин / м2 бетраген; Wechseln Sie dann zur Infusion mit einer Geschwindigkeit von 2 мл / мин / м2.In der Tat bedeutet dies die Einführung von bis zu 10-15 Litern Flüssigkeit für 36-48 Stunden. Rehydratation wird unter der Kontrolle von Diurese, der Größenordnung von CVP durchgeführt. Lösungen wie Lactasol, Lösungen von Hartmann, Ringer werden vorgestellt. Nach der Normalisierung der Diurese unter Kontrolle des Ionogramms wird Natriumchlorid zur Beseitigung der Hypokaliämie eingeführt. Bei Verstößen gegen den Proteinstoffwechsel wird Plasma, Albumin, ausgeschüttet. Wenn die Dehydratisierung mäßig ausgeprägt ist, kann eine orale Rehydratation mit Lösungen wie einem Rehydron durchgeführt werden.
Bei Verstößen gegen den Proteinstoffwechsel wird Plasma, Albumin, ausgeschüttet. Wenn die Dehydratisierung mäßig ausgeprägt ist, kann eine orale Rehydratation mit Lösungen wie einem Rehydron durchgeführt werden.
Nach der Verbesserung des Zustands des Patienten, der Verringerung von Durchfall und der Durchführung eines Kurses (oder einer Kur) einer etiotropen Therapie ist eine Behandlung mit bakteriellen Präparaten zusur Normalisierung der Darmbiziozioziozierung. Der Verlauf der Behandlung mit einem der Medikamenten sollte 20-25 Tage sein, Dosierungen höher als üblich Art bei der Behandlung von dysbiosis: 6-10 колибактерин Dosis 2 mal am Tag, und bifidumbakterin bifikol pro Tag 2 bis.
Um das Toxin von Clostridia im Darm zu binden, empfiehlt sich die Einnahme von Cholestyramin, Colestipol. Es scheint, dass Polyphepan nützlich sein kann. Bei schweren komplizierten Formen der pseudomembranösen Kolitis ist eine totale Kolektomie gezeigt.
Псевдомембранный колит — Behandlung
Холангит | Johns Hopkins Medicine
Что такое холангит?
Холангит — это воспаление системы желчных протоков. Система желчных протоков переносит желчь из печени и желчного пузыря в первую часть тонкой кишки (двенадцатиперстную кишку).
Система желчных протоков переносит желчь из печени и желчного пузыря в первую часть тонкой кишки (двенадцатиперстную кишку).
В большинстве случаев холангит вызван бактериальной инфекцией и часто возникает внезапно. Но в некоторых случаях может быть длительным (хроническим). У некоторых людей воспаление и холангит возникают как часть аутоиммунного заболевания.
Что вызывает холангит?
В большинстве случаев причиной холангита является закупорка протока где-то в системе желчных протоков. Закупорка чаще всего вызывается желчными камнями или илом, поражающим желчные протоки. Аутоиммунное заболевание, такое как первичный склерозирующий холангит, может повлиять на систему.
Другие, менее распространенные причины холангита включают:
- Опухоль
- Сгустки крови
- Сужение протока после операции
- Опухание поджелудочной железы
- Паразитарная инфекция
Холангит также может быть вызван, если у вас:
- Обратный поток бактерий из тонкой кишки
- Инфекция крови (бактериемия)
- Тест, проводимый для проверки вашей печени или желчного пузыря (например, тест, при котором в ваше тело вводится тонкая трубка или эндоскоп)
Инфекция вызывает повышение давления в системе желчных протоков, которое может распространиться на другие органы кровотока, если не лечить.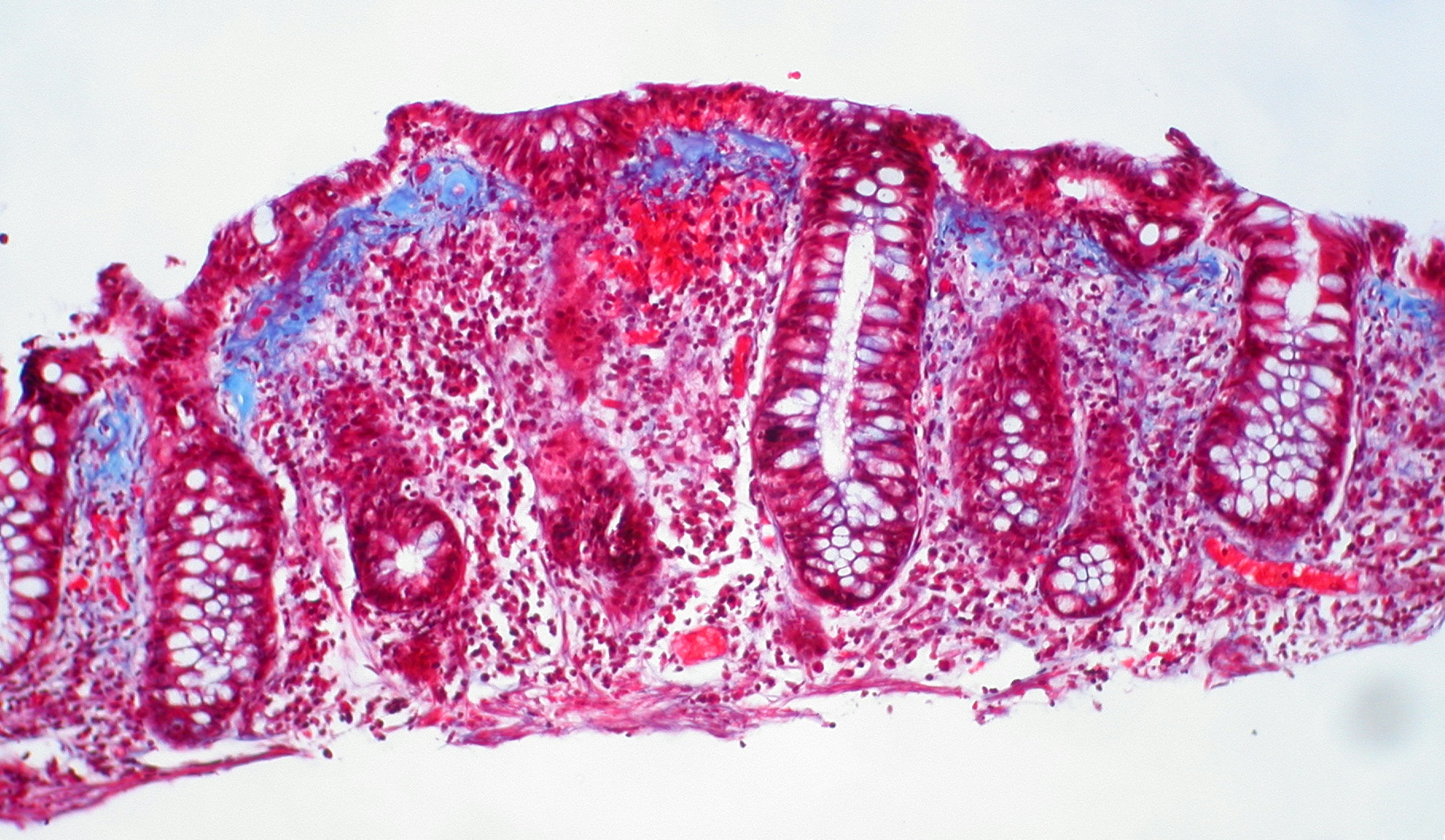
Кто подвержен риску холангита?
Если у вас были камни в желчном пузыре, у вас повышенный риск холангита. Другие факторы риска включают:
- Наличие аутоиммунных заболеваний, таких как воспалительное заболевание кишечника (язвенный колит или болезнь Крона)
- Недавние медицинские процедуры, затрагивающие область желчных протоков
- Заражение вирусом иммунодефицита человека (ВИЧ)
- Путешествие в страны, где вы можете подвергнуться воздействию червей или паразитов
Каковы симптомы холангита?
Симптомы у каждого человека могут различаться и могут быть неспецифическими или серьезными, в том числе:
- Боль в правой верхней части живота (живота)
- Лихорадка
- Озноб
- Пожелтение кожи и глаз (желтуха)
- Тошнота и рвота
- Табуреты глиняные
- Темная моча
- Низкое артериальное давление
- Летаргия
- Изменения в бдительности
Симптомы холангита могут быть похожи на другие проблемы со здоровьем. Всегда обращайтесь к своему врачу, чтобы убедиться.
Всегда обращайтесь к своему врачу, чтобы убедиться.
Как диагностируется холангит?
Боль при холангите во многом напоминает боль от камней в желчном пузыре.
Чтобы убедиться, что у вас холангит, ваш лечащий врач изучит ваше прошлое здоровье и проведет медицинский осмотр. Он или она может также использовать другие тесты.
Вам могут сдать анализы крови, в том числе:
- Общий анализ крови. Этот тест измеряет количество белых кровяных телец.Если у вас инфекция, у вас может быть повышенное количество лейкоцитов.
- Функциональные пробы печени. Группа специальных анализов крови, которые могут определить, правильно ли работает ваша печень.
- Посев крови. Обследование на наличие инфекции крови.
Вы также можете пройти визуализационные тесты, включая:
- Ультразвук (также называемый сонографией). Этот тест создает изображения ваших внутренних органов на экране компьютера с использованием высокочастотных звуковых волн.
 Он используется, чтобы увидеть органы в животе, такие как печень, селезенка и желчный пузырь. Он также проверяет кровоток по различным сосудам. Это можно делать вне тела (внешне). Или это может быть сделано внутри тела (внутри). Если внутреннее, это называется эндоскопическим ультразвуком (ЭУЗИ).
Он используется, чтобы увидеть органы в животе, такие как печень, селезенка и желчный пузырь. Он также проверяет кровоток по различным сосудам. Это можно делать вне тела (внешне). Или это может быть сделано внутри тела (внутри). Если внутреннее, это называется эндоскопическим ультразвуком (ЭУЗИ). - Компьютерная томография . КТ может быть проведена с красителем, который проглатывается или вводится через капельницу. Это покажет брюшную полость и таз, включая область оттока желчи. Это может помочь определить, почему возникла закупорка.
- Магнитно-резонансная холангиопанкреатография (MRCP) . Этот тест используется для выявления любых проблем в области живота. Он может показать, есть ли в желчном протоке камни. Тест проводится вне вашего тела. Это не означает, что вам не нужно вставлять трубку (эндоскоп) в ваше тело. Он использует магнитное поле и радиочастоту для создания подробных снимков.
- ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография) .
 Он используется для поиска и лечения проблем в печени, желчном пузыре, желчных протоках и поджелудочной железе.Он использует рентгеновский снимок и длинную гибкую трубку с источником света и камерой на одном конце (эндоскоп). Трубка вводится в рот и в горло. Он идет по пищеводу (пищеводу), через желудок и в первую часть тонкой кишки (двенадцатиперстную кишку). Через трубку в желчные протоки вводится краситель. Краситель позволяет отчетливо видеть желчные протоки на рентгеновских снимках. При необходимости эта процедура также может помочь открыть желчные протоки.
Он используется для поиска и лечения проблем в печени, желчном пузыре, желчных протоках и поджелудочной железе.Он использует рентгеновский снимок и длинную гибкую трубку с источником света и камерой на одном конце (эндоскоп). Трубка вводится в рот и в горло. Он идет по пищеводу (пищеводу), через желудок и в первую часть тонкой кишки (двенадцатиперстную кишку). Через трубку в желчные протоки вводится краситель. Краситель позволяет отчетливо видеть желчные протоки на рентгеновских снимках. При необходимости эта процедура также может помочь открыть желчные протоки. - Чрескожная чреспеченочная холангиография (ЧЧХ) .Иглу вводят через кожу в печень. Краситель вводится в желчный проток, чтобы его было хорошо видно на рентгеновских снимках. Эту процедуру также можно использовать для открытия желчных протоков, если ваши врачи не могут сделать это внутренне с помощью ERCP.
Как лечится холангит?
Важно сразу же поставить диагноз. Большинство людей с холангитом очень плохо себя чувствуют. Они обращаются к своему врачу или в пункт неотложной помощи.
Большинство людей с холангитом очень плохо себя чувствуют. Они обращаются к своему врачу или в пункт неотложной помощи.
Если у вас холангит, вы, скорее всего, проведете в больнице несколько дней.Вам будут вводить жидкости через вену через капельницу. Вы также получите обезболивающее и лекарство от бактерий (антибиотики).
Вам также может потребоваться слить жидкость из желчного протока и найти причину закупорки. В большинстве случаев это делается с помощью метода, называемого ERCP (эндоскопическая ретроградная холангиопанкреатография).
Для дренирования желчного протока с помощью ERCP в рот вставляют длинную тонкую гибкую трубку (эндоскоп). Прицел проходит по пищеводу (пищеводу) в желудок.Он проходит в первую часть тонкой кишки (двенадцатиперстную кишку) и в желчные протоки. Врач может увидеть внутреннюю часть этих органов и протоков на видеоэкране. Видеоэкран подключен к камере в прицеле. Иногда для отвода желчи оставляют трубку наружу. В этой ситуации в каналы пропускается небольшая трубка для слива жидкости. Эта трубка выводится через кожу, позволяя жидкости стекать до тех пор, пока инфекция и воспаление не исчезнут.
Эта трубка выводится через кожу, позволяя жидкости стекать до тех пор, пока инфекция и воспаление не исчезнут.
Вам также могут быть вставлены прочные трубки (стенты) в желчные протоки, чтобы они оставались открытыми.Также можно удалить камни в желчном пузыре. В большинстве случаев это можно сделать с помощью области ERCP.
Вам может потребоваться операция, если лечение не работает или вам становится хуже. Операция откроет ваши протоки, чтобы слить желчь и уменьшить скопление жидкости.
Ключевые моменты
- Холангит — воспаление системы желчных протоков.
- Система желчных протоков переносит желчь из печени и желчного пузыря в первую часть тонкой кишки (двенадцатиперстную кишку).
- В большинстве случаев причиной холангита является бактериальная инфекция.
- Люди, у которых были камни в желчном пузыре, подвержены большему риску холангита.
- Аутоиммунные заболевания, такие как первичный склерозирующий холангит, могут вызывать воспаление желчных протоков.

- В большинстве случаев необходима госпитализация, лечение антибиотиками и эндоскопическая процедура. Может потребоваться операция.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения врача:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.

- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
- Узнайте, как вы можете связаться с вашим поставщиком медицинских услуг, если у вас возникнут вопросы.
Язвенный колит в стуле: внешний вид, симптомы и лечение
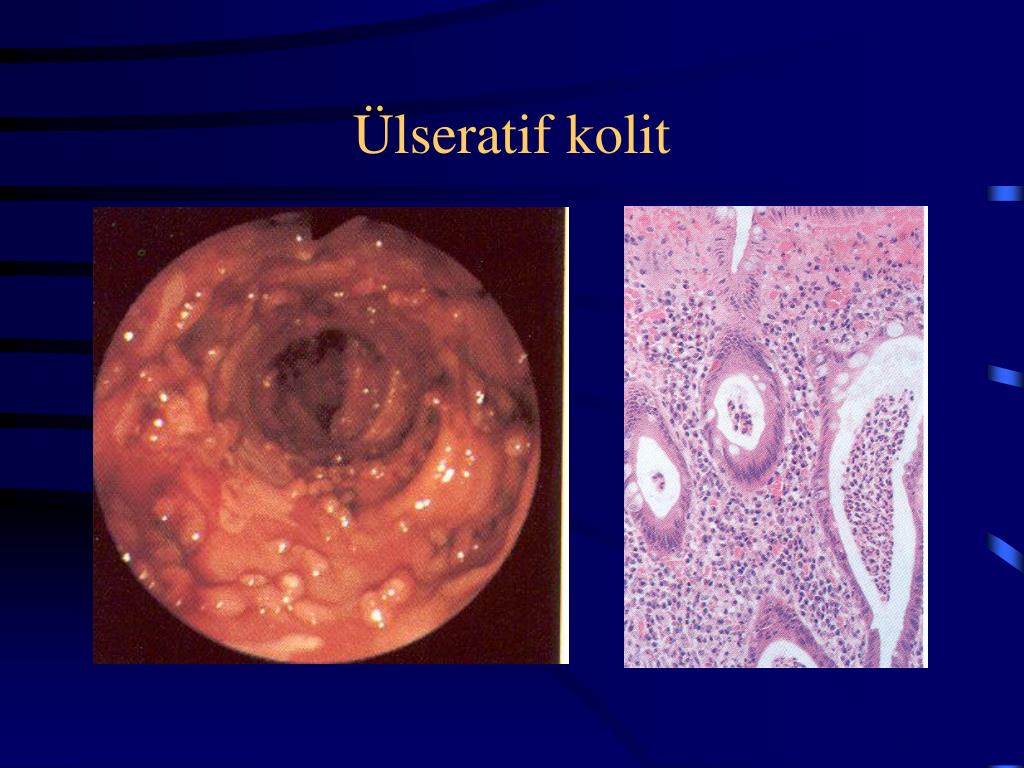
Язвенный колит — это хроническое воспалительное заболевание кишечника, которое может влиять на текстуру, состав и частоту стула.
У людей с язвенным колитом (ЯК) толстый или толстый кишечник воспаляется и развиваются маленькие гнойные язвы. Эти язвы также могут развиваться в прямой кишке.
Тип симптомов стула, которые испытывают люди, будет зависеть от локализации воспаления и изъязвления в толстой кишке.
В этой статье описаны различные симптомы ЯК со стулом, а также возможные варианты лечения.
Врачи могут использовать Бристольскую таблицу стула, чтобы помочь человеку распознать здоровый стул или выявить возможные проблемы.
Изменения стула, возникающие при ЯК, вызваны воспалением. Со временем воспаление может повредить слизистую оболочку толстой кишки.
Изображение предоставлено: Kylet, 2011
Люди с ЯК могут испытывать болезненные спазмы в животе и частую потребность опорожнить кишечник.
По данным Фонда Крона и колита (CFF), человек с ЯК может также испытывать следующие симптомы:
- диарея
- стул со слизью или кровью
- боль в животе
По данным другой организации 75 процент людей с воспалительным заболеванием кишечника (ВЗК) также испытали недержание кишечника — непреднамеренное прохождение стула или «несчастный случай».
Кроме того, у некоторых людей с ВЗК вместо диареи возникает запор.
Узнайте больше об общих изменениях стула ниже:
Диарея
Диарея возникает, когда поражение кишечника становится настолько обширным, что толстая кишка теряет способность поглощать воду из отходов.
Когда отходы удерживают слишком много воды, это приводит к жидкому стулу.
Кровь в стуле
Часто язвы, образующиеся в слизистой оболочке толстой кишки, могут кровоточить, что приводит к кровавому стулу.
У человека, который регулярно теряет много крови с калом, может развиться анемия.
Запор
Хотя у большинства людей с ЯК жидкий стул, у некоторых также может быть запор.
Однако запор чаще встречается у людей с проктитом, у которых воспаление и изъязвление поражают только прямую кишку.
Симптомы запора включают:
- снижение частоты испражнений
- более твердый стул
- затрудненное прохождение стула
- вздутие живота
- спазмы
- ощущение, что кишечник не опорожняется даже после испражнения
недержание кишечника
Большинство людей с ЯК склонны испытывать недержание кишечника во время обострения болезни.
Однако примерно у 1 из 10 человек с ВЗК, страдающих недержанием кишечника, это случается в период ремиссии заболевания.
Следующие факторы могут вызвать недержание кишечника:
Повышенная чувствительность прямой кишки
По мере воспаления прямой кишки она также становится более чувствительной. Повышенная чувствительность прямой кишки может привести к ее активизации и выталкиванию стула сразу же после его поступления.
Хирургия ВЗК
Людям с тяжелым ЯК может быть проведена операция по удалению всей или части толстой кишки.
В «карманной хирургии» хирург заменяет толстую кишку внутренним карманом. У некоторых людей, перенесших эту процедуру, может развиться недержание кишечника.
Тяжелый запор
Накопление стула может раздражать слизистую прямой кишки, вызывая чрезмерное выделение слизи.
Если в прямой кишке постоянно находится стул, мышцы заднего прохода расслабляются, позволяя слизи вытекать.
Следующие методы лечения ЯК уменьшают воспаление, которое приводит к появлению симптомов стула:
- Аминосалицилаты , препараты, нацеленные на воспаление слизистой оболочки толстой кишки.

- Кортикостероиды — мощные быстродействующие противовоспалительные средства, используемые для лечения обострений ЯК.
- Иммуномодуляторы , которые представляют собой препараты, регулирующие иммунную систему.
- Biologics , которые нацелены на воспаление в кишечнике.
Лечение диареи
Людям с ВЗК следует избегать приема противодиарейных препаратов.
Противодиарейные препараты могут увеличить риск осложнения, называемого мегаколоном, при котором пищеварительные газы задерживаются в толстой кишке, вызывая ее набухание.В некоторых случаях это может быть фатальным.
Самый безопасный способ лечения диареи — это изменение диеты. Многие люди с ЯК испытывают диарею после употребления определенных продуктов.
Ведение пищевого дневника вместе с ежедневной записью симптомов стула может помочь людям идентифицировать и исключать эти триггерные продукты.
Уменьшение количества крови в стуле
Недавнее исследование показало, что пребиотические добавки могут помочь уменьшить кровянистый стул и другие симптомы ЯК.
У участников, принимавших пребиотики, значительно уменьшились боли в животе и спазмы.Они также сообщили об уменьшении тошноты, рвоты, диареи и крови в стуле, хотя эти эффекты не были статистически значимыми.
Исследование было небольшим, поэтому необходимы дополнительные исследования, чтобы определить лучший способ уменьшить кровь в стуле.
Если у человека часто бывает кровавый стул, врач может прописать препараты железа, чтобы предотвратить анемию.
Лечение запора
Международный фонд желудочно-кишечных заболеваний (IFFGG) рекомендует следующие методы лечения запора легкой степени:
- пить много жидкости
- есть волокнистые продукты, такие как сырые фрукты и овощи
- есть цельнозерновой хлеб и злаки
Однако многие люди с ЯК обнаруживают, что волокнистая пища и цельнозерновые продукты вызывают другие симптомы, поэтому ведение дневника питания может помочь людям определить, какие продукты вызывают какие симптомы.
Другие методы облегчения запора включают:
- Приседание при дефекации : Сидение с коленями выше бедер при использовании туалета может помочь выровнять прямую кишку, облегчая прохождение стула.
- Осуществление : упражнения помогают ускорить движение стула по толстой кишке.
- Прием слабительных : Врачи могут порекомендовать осмотические слабительные для людей с ВЗК. Они увеличивают доступность воды в толстой кишке, что помогает смягчить стул.
Тем не менее, людям с ЯК следует проконсультироваться с врачом, прежде чем принимать слабительные, поскольку эти лекарства могут усилить ветер и спазмы желудка.
Как справиться с недержанием кишечника
Многим людям, страдающим недержанием кишечника, трудно обсудить этот вопрос с врачом.
Однако врач может определить основную причину повышенной проницаемости кишечника и посоветовать, как контролировать этот симптом и управлять им.
Вот некоторые советы по лечению недержания кишечника:
Переобучение кишечника
Людям, которые испытывают чувство неотложности, может помочь задержка опорожнения кишечника.Этот метод называется переобучением кишечника.
Хотя поначалу переобучение кишечника может быть затруднено. Однако со временем это поможет нарастить силу и контролировать прямую кишку и мышцы сфинктера.
Упражнения для тазового дна
Мышцы тазового дна поддерживают органы малого таза, в том числе мочевой пузырь и кишечник, а также матку у женщин.
Упражнения для тазового дна могут помочь укрепить мышцы вокруг ануса, уменьшая недержание мочи.Чтобы найти мышцы тазового дна, представьте, что вы останавливаете струю мочи или выполняете упражнения во время мочеиспускания.
Для выполнения упражнений для тазового дна сократите и удерживайте мышцы тазового дна, считая до трех, а затем расслабьте их, медленно считая до 3. Избегайте выталкивания мышц во время стадии расслабления.

 Необходимо применять одновременно с тестом на экзотоксин.
Необходимо применять одновременно с тестом на экзотоксин.

 Он используется, чтобы увидеть органы в животе, такие как печень, селезенка и желчный пузырь. Он также проверяет кровоток по различным сосудам. Это можно делать вне тела (внешне). Или это может быть сделано внутри тела (внутри). Если внутреннее, это называется эндоскопическим ультразвуком (ЭУЗИ).
Он используется, чтобы увидеть органы в животе, такие как печень, селезенка и желчный пузырь. Он также проверяет кровоток по различным сосудам. Это можно делать вне тела (внешне). Или это может быть сделано внутри тела (внутри). Если внутреннее, это называется эндоскопическим ультразвуком (ЭУЗИ). Он используется для поиска и лечения проблем в печени, желчном пузыре, желчных протоках и поджелудочной железе.Он использует рентгеновский снимок и длинную гибкую трубку с источником света и камерой на одном конце (эндоскоп). Трубка вводится в рот и в горло. Он идет по пищеводу (пищеводу), через желудок и в первую часть тонкой кишки (двенадцатиперстную кишку). Через трубку в желчные протоки вводится краситель. Краситель позволяет отчетливо видеть желчные протоки на рентгеновских снимках. При необходимости эта процедура также может помочь открыть желчные протоки.
Он используется для поиска и лечения проблем в печени, желчном пузыре, желчных протоках и поджелудочной железе.Он использует рентгеновский снимок и длинную гибкую трубку с источником света и камерой на одном конце (эндоскоп). Трубка вводится в рот и в горло. Он идет по пищеводу (пищеводу), через желудок и в первую часть тонкой кишки (двенадцатиперстную кишку). Через трубку в желчные протоки вводится краситель. Краситель позволяет отчетливо видеть желчные протоки на рентгеновских снимках. При необходимости эта процедура также может помочь открыть желчные протоки.