Забрюшинные опухоли
Вам поставили диагноз: забрюшинная опухоль?
Наверняка Вы задаётесь вопросом: что же теперь делать?
Подобный диагноз всегда делит жизнь на «до» и «после». Все эмоциональные ресурсы пациента и его родных брошены на переживания и страх. Но именно в этот момент необходимо изменить вектор «за что» на вектор «что можно сделать». Очень часто пациенты чувствуют себя безгранично одинокими вначале пути. Но вы должны понимать — вы не одни. Мы поможем вам справиться с болезнью и будем идти с Вами рука об руку через все этапы вашего лечения.
Предлагаем Вашему вниманию краткий, но очень подробный обзор забрюшинной опухоли. Его подготовили высоко квалифицированные специалисты Абдоминального отделения МНИОИ имени П.А. Герцена – филиала ФГБУ «НМИЦ радиологии» Минздрава России.
Филиалы и отделения где лечат забрюшинную опухоль
МНИОИ им.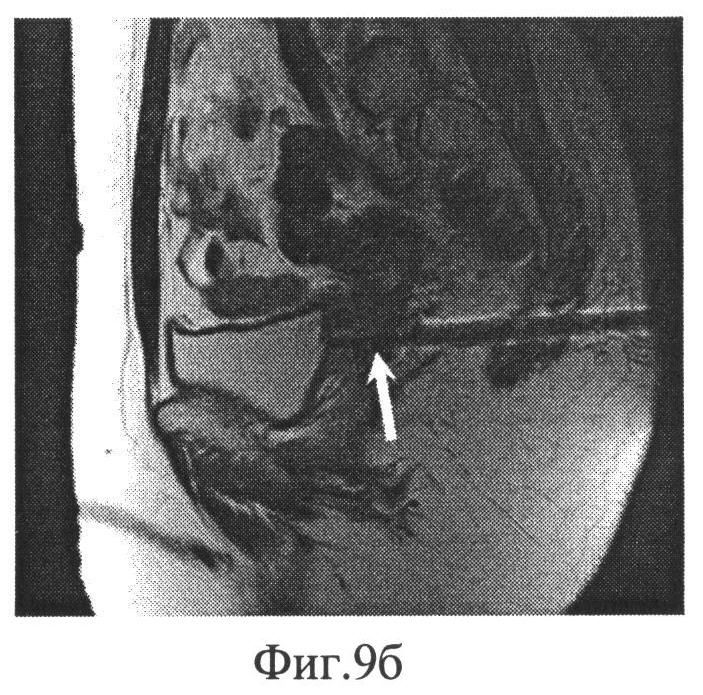 П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
МРНЦ им. А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Общие сведения об опухолях забрюшинного пространства (в малом тазу)
Большинство онкологических опухолей малого таза имеют локальную форму возникновения и развития, то есть появляются в определенных органах, расположенных в малом тазу. К таким органам можно отнести прямую кишку, матку у женщин, мочевой пузырь, предстательную железу у мужчин.
Забрюшинная опухоль встречается у людей любого возраста, но, как правило, такие заболевания встречаются у людей в возрасте от 40 до 60 лет. При этом у мужчин забрюшинная опухоль диагностируется реже, чем у женщин.
Самыми сложными в лечении являются опухоли, поражающие несколько органов. Однако такие заболевания встречаются крайне редко. Пространство малого таза содержит большое количество эмбриогенетично-разнообразные ткани. Именно это и способствует развитию различных форм злокачественных опухолей.
Однако такие заболевания встречаются крайне редко. Пространство малого таза содержит большое количество эмбриогенетично-разнообразные ткани. Именно это и способствует развитию различных форм злокачественных опухолей.
Значительно реже возникают злокачественные опухоли, которые не связаны с органами. Как правило, такие образования причисляются к разным видам сарком. Такой вид новообразований диагностируется на том этапе, когда опухоль начинает воздействовать на органы: прямую кишку, урогенитальные органы, кости и сосуды.
Классификация опухолей забрюшинного пространства (в малом тазу)
Забрюшинным пространством называют пространство между задним листком брюшины, диафрагмой, мышцами спины, позвоночником и мышцами, выстилающими дно малого таза. В этой анатомической зоне локализуются поджелудочная железа, почки, надпочечники, мочеточники, часть двенадцатиперстной кишки и часть толстого кишечника. Пространство между органами заполнено клетчаткой, в которой располагаются нервные сплетения, лимфоузлы, лимфатические и кровеносные сосуды. Забрюшинная клетчатка разделена фасциями на несколько отделов.
Забрюшинная клетчатка разделена фасциями на несколько отделов.
Опухолями забрюшинного пространства считаются любые узлы, расположенные в данном пространстве за исключением новообразований, происходящих из перечисленных выше органов, а также метастатических поражений лимфоузлов и опухолей, прорастающих в забрюшинное пространство из других анатомических зон (например, из брюшной полости). В основе наиболее популярной классификации забрюшинных опухолей, созданной Аккерманном в 1954 году, лежат гистогенетические особенности неоплазий. Согласно этой классификации различают три больших подгруппы таких новообразований: мезодермальные, нейрогенные и происходящие из элементов эмбриональных тканей.
Мезодермальные забрюшинные опухоли:
Происходящие из жировой ткани: липомы (доброкачественные) и липосаркомы (злокачественные).
Происходящие из гладкомышечной ткани: лейомиомы (доброкачественные) и лейомиосаркомы (злокачественные).
Происходящие из поперечно-полосатой мышечной ткани: рабдомиомы (доброкачественные) и рабдомиосаркомы (злокачественные).
Происходящие из соединительной ткани: фибромы (доброкачественные) и фибросаркомы (злокачественные).
Происходящие из кровеносных сосудов: гемангиомы (доброкачественные) и ангиосаркомы (злокачественные), гемангиоперицитомы (доброкачественные и злокачественные).
Происходящие из лимфатических сосудов: лимфангиомы (доброкачественные) и лимфангиосаркомы (злокачественные).
Происходящие из остатков первичной мезенхимы: миксомы (доброкачественные) и миксосаркомы (злокачественные).
Неясного гистогенеза: ксантогранулемы (доброкачественные).
Нейрогенные забрюшинные опухоли
Происходящие из оболочек нервов: нейрофибромы (доброкачественные), нейролемоммы (доброкачественные и злокачественные).
Происходящие из симпатических нервных ганглиев : ганглионевромы (доброкачественные) и ганглионейробластомы (злокачественные).
Происходящие из хромаффинных и нехромафинных клеток параганглиев и внеогранно расположенных участков ткани надпочечников: параганглиомы (доброкачественные, злокачественные), феохромоцитомы, рак из клеток надпочечников.
Забрюшинные опухоли из эмбриональных остатков : тератомы, хордомы.
Симптомы опухолей забрюшинного пространства (в малом тазу)
Различные симптомы возникают при появлении и развитии рака слепой кишки и его расположении в ректосигмоидальной части. Проявление симптомов зависит от размеров образования, наличия таких осложнений, как кровотечение, непроходимость кишечника, прободение. Наиболее характерным симптомом считается анемия, вызванная кровотечением из опухоли. Кроме этого, человек с раком слепой кишки может чувствовать частое головокружение, общую слабость. Отмечается бледность и тахикардия. В более сложных ситуациях отмечаются ноющие непрекращающиеся боли справа внизу живота.
Ранние симптомы рака слепой кишки: отсутствие аппетита, снижение массы тела, пищеварительное расстройство. При существенном снижении веса можно говорить о прогрессивном развитии злокачественного образования.
Забрюшинная опухоль сигмовидной кишки характеризуется появлением непроходимости кишечника. У большинства пациентов отмечается изменение консистенции кала, в нем могут наблюдаться сгустки крови и слизи.
Если злокачественное образование возникло в прямой кишке, то симптомы очень незаметные для человека. Среди ранних проявлений болезни можно ответить чувство неполного выхода каловых масс из кишечника. Бывает возникновение кровотечения. Пациенты могут указывать на тянущие и схватывающие боли внизу живота. Как правило, такие боли не сильные.
Причины возникновения опухолей забрюшинного пространства (в малом тазу)
Виды опухолевых новообразований могут изменяться в зависимости от возраста мужчины или женщины. У девочек в первые недели жизни наблюдается влияние плацентарных эстрогенов от матери. В этом состоянии они могут стать причиной возникновения кист на яичниках. В возрасте полового созревания опухоль малого таза у женщин может возникать из-за застоя крови в менструальный период, если наблюдается заращивание девственной плевы. Из-за этого могут образовываться злокачественные образования в матке и яичниках.
У девочек в первые недели жизни наблюдается влияние плацентарных эстрогенов от матери. В этом состоянии они могут стать причиной возникновения кист на яичниках. В возрасте полового созревания опухоль малого таза у женщин может возникать из-за застоя крови в менструальный период, если наблюдается заращивание девственной плевы. Из-за этого могут образовываться злокачественные образования в матке и яичниках.
В возрасте от 18 лет у женщин может наблюдаться расширение матки в период беременности и при наличии миомы. Опухоль малого таза у женщин может возникать в области яичников, если наблюдается патологическая беременность. Кроме того, рак может возникнуть в фаллопиевых трубах вследствие частых воспалительных процессов.
Опухоль малого таза у женщин возникает чаще всего в период завершения репродуктивной функции.
Опухоль малого таза у мужчин может возникать в виде заболеваний предстательной железы. Рак предстательной железы считается самым часто встречающимся злокачественным новообразованием у лиц мужского пола.
Диагностика опухолей забрюшинного пространства (в малом тазу)
У женщин и мужчин забрюшинная опухоль проявляет себя одинаковыми симптомами. Как правило, это боли в нижней части живота, запоры, обнаружение крови в кале. У некоторых больных обнаруживается анемия, связанная с внутрибрюшным кровотечением.
Опухоль малого таза у женщин, возникающая в матке, проявляет себя в виде кровотечения из внутренних половых органов, боли в тазовых органах, реже характерно возникновение эктопической беременности и трофобластической болезни.
При таком заболевании, как эндометриоз, возникают боли в период менструации. У молодых девушек с ранним началом менструального цикла может быть диагностировано гормонопродуцирующая опухоль яичников. У девушек с запоздалым началом менструального цикла возможно развитие маскулинизирующих новообразований яичников. В период окончания менструации у лиц женского пола с наличием менометрорагии может развиваться злокачественная опухоль малого таза у женщин.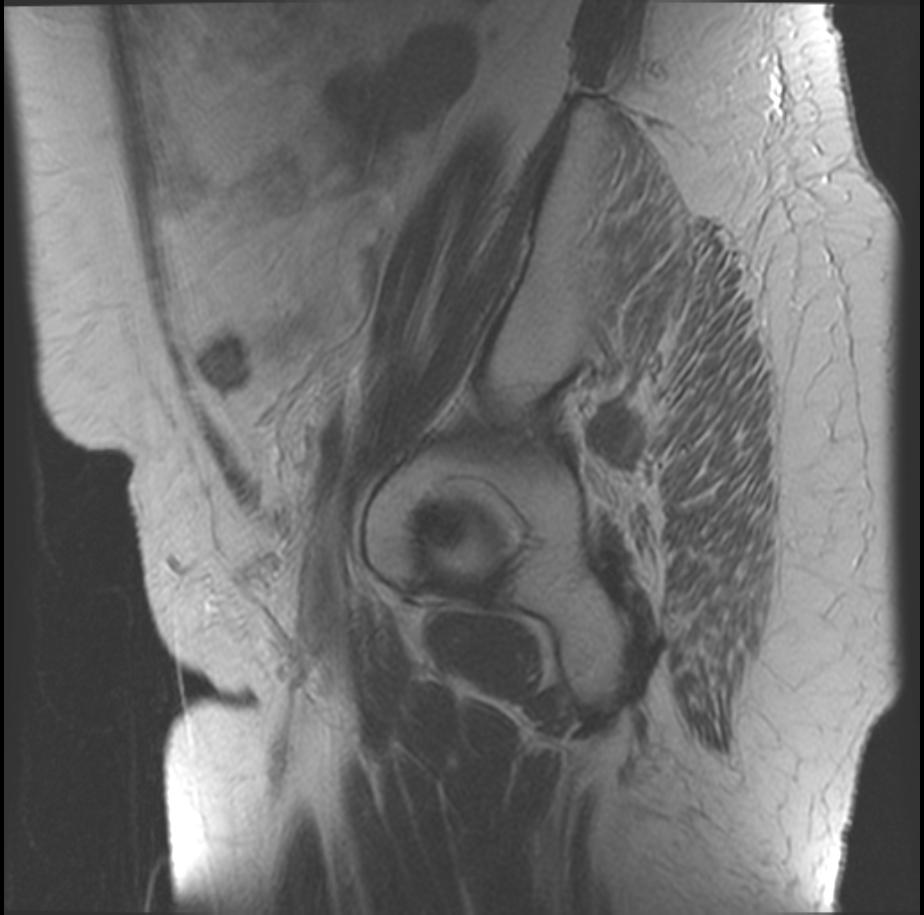
Диагностика опухолей забрюшинного пространства (в малом тазу)
Если опухоль малого таза у женщин не выявлена при клиническом осмотре, то назначаются специальные способы обследования. Такое же обследование назначают, если опухоль малого таза у мужчин не обнаружена при общем осмотре. Обследования назначаются при наличии симптомов.
Первоначальным методом исследования назначают УЗИ. Если ультразвуковое исследование не дало полной картины ситуации, то можно применить МРТ и КТ для выявления злокачественных новообразований. При выполнении МРТ забрюшинная опухоль даже небольших размеров будет обнаружена.
Если выявлена забрюшинная опухоль плотного состава, нестандартной формы с содержанием вкраплений, очень важно сделать исследования ткани на раковые клетки. Опухоль малого таза у женщин, а именно злокачественные образования в яичниках, диагностируются онкомаркерами.
Лечение опухолей забрюшинного пространства (в малом тазу)
Забрюшинная опухоль, возникшая в тканях малого таза, может быть вылечена только с помощью хирургического вмешательства. Если опухоль малого таза у мужчин задействовала несколько органов, то оперативное вмешательство является крайне сложным. К сожалению, проводить вмешательство такой сложности не под силу многим врачам, и даже опытные доктора отказываются проводить операции. Такое вмешательство может повлечь частичное или полное отсечение мочевого пузыря, прямой кишки и репродуктивных органов у женщин. Если опухоль малого таза у мужчин и женщин поразила кости и крупные сосуды, то заболевание считается неизлечимым.
Если опухоль малого таза у мужчин задействовала несколько органов, то оперативное вмешательство является крайне сложным. К сожалению, проводить вмешательство такой сложности не под силу многим врачам, и даже опытные доктора отказываются проводить операции. Такое вмешательство может повлечь частичное или полное отсечение мочевого пузыря, прямой кишки и репродуктивных органов у женщин. Если опухоль малого таза у мужчин и женщин поразила кости и крупные сосуды, то заболевание считается неизлечимым.
Опухоль малого таза у мужчин и женщин, поражающая толстый кишечник, лечится путем отсечения больной части кишки. Способ отсечения зависит от местоположения начального образования и наличия метастаз. Перед назначением операции внимательно обследуют органы брюшной полости. Размер вырезаемой части кишки зависит от размера опухоли. Если забрюшинная опухоль исходит из слепой или сигмовидной кишки, то требуется удаление больной части кишки с оставлением и соединением здоровых частей.
Опухоль малого таза у мужчин в сигмовидной кишке требует отсечение самой сигмовидной кишки, нижней части ободочной, сосудов.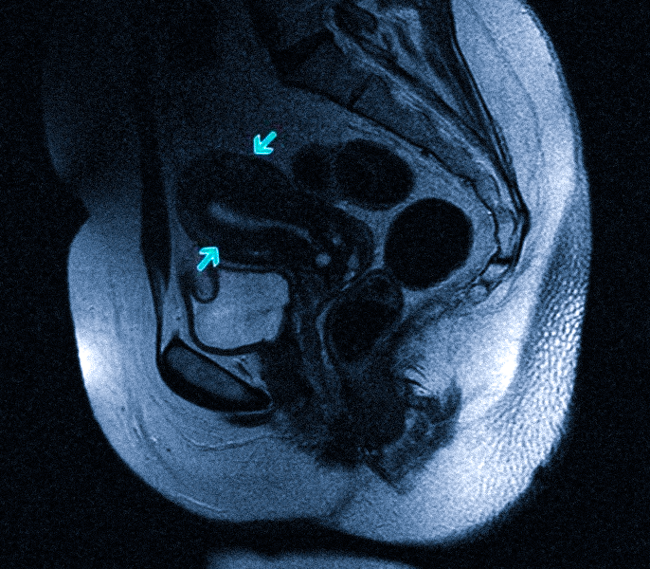
Заключение
Любая забрюшинная опухоль требует проведения определенного количества капельниц химиотерапии. Даже после того, как забрюшинная опухоль была удалена, лечение химиотерапией продолжается необходимое количество времени.
Каждому следует помнить, что при появлении ранних симптомов, рекомендуется незамедлительное обращение к врачу. При раннем диагностировании заболевания, забрюшинная опухоль может быть абсолютно вылечена без серьезного хирургического вмешательства.
Не забывайте, что забрюшинная опухоль хоть и серьезное заболевание, но поддается лечению, поэтому не следует затягивать поход к онкологу. При этом забрюшинная опухоль довольно просто диагностируется при помощи УЗИ, МРТ и КТ.
Филиалы и отделения Центра, в которых лечат опухоли забрюшинного пространства (в малом тазу)
ФГБУ «НМИЦ радиологии» Минздрава России обладает всеми необходимыми технологиями лучевого, химиотерапевтического и хирургического лечения, включая расширенные и комбинированные операции. Все это позволяет выполнить необходимые этапы лечения в рамках одного Центра, что исключительно удобно для пациентов. Однако надо помнить, что тактику лечения определяет консилиум врачей.
Все это позволяет выполнить необходимые этапы лечения в рамках одного Центра, что исключительно удобно для пациентов. Однако надо помнить, что тактику лечения определяет консилиум врачей.
В Отделе торакоабдоминальной онкохирургии МНИОИ имени П.А. Герцена – филиала ФГБУ «НМИЦ радиологии» Минздрава России
Заведующий отделом – д.м.н. Олег Борисович Рябов
Контакты: (495) 150 11 22
В Отделении лучевого и хирургического лечения заболеваний абдоминальной области МРНЦ имени А.Ф. Цыба — филиала ФГБУ «НМИЦ радиологии» Минздрава России
Заведующий отделением —к.м.н. Леонид Олегович Петров
Контакты: (484) 399-30-08
Опухоли в малом тазу на мрт
Современная онкология использует лучевые методы (КТ и МРТ) для раннего определения злокачественных новообразований. При небольших очагах отсутствует клинические симптомы, отсутствует прорастание соседних органов, метастазы в лимфатические узлы.
Высокопольное МРТ покажет онкологию, узлы мягких тканей диаметром от 3 мм. Лучевые способы диагностики развиваются. Внедрение мощных томографов (сила 4-7 Тесла) исключает возможность не показать опухоль размерами до одной десятой доли миллиметра. Медицинское использование подобных установок ограничено высокой ценой, множеством шумов на томограммах. Множество мелких анатомических деталей размерами свыше 0,1 мм требует длительной подготовки врача лучевой диагностики, который сможет правильно прочитать томограммы, созданные сверхмощными МР-сканерами.
Высокое разрешение создают высокопольное оборудование 1,5-3 Тл, чего достаточно онкологам для обнаружения рака начальных стадий.
Может ли магнитно-резонансная томография не определить опухоль малого таза
Новообразования таза разделяют на доброкачественные и злокачественные. К первому типу относятся фибромиомы, миомы, кистомы яичников, фибромиомы матки. Опасности опухолевидные образования не представляют при отсутствии роста и компрессии окружающих тканей (матки, фаллопиевых труб, органов брюшной полости). После определения доброкачественного очага динамическое наблюдение осуществляется с помощью магнитно-резонансного сканирования. Повторное обследование назначается через несколько месяцев.
После определения доброкачественного очага динамическое наблюдение осуществляется с помощью магнитно-резонансного сканирования. Повторное обследование назначается через несколько месяцев.
Если на МРТ опухоль злокачественная, проводится дополнительная диагностика. Тщательное исследование исключает или выявляет вторичные очаги, метастазы, характер прорастания рака в окружающие ткани.
Закрытое МР-сканирование показывает предраковые состояния – эндометрит, гиперплазию эндометрия, кисты яичников. Состояния требуют динамического наблюдения. Предотвращение злокачественного преобразования клеток достигается своевременным лечением, хирургическим удалением очага.
Отвечая читателям, может ли ошибаться МР-томография в диагностике рака, нужно исключить зависимость результата обследования от человеческого фактора, применения низкопольного МР-аппарата. Недостаточное разрешение ограничит возможности обнаружения раковых узлов. Исследование может не показать опухоль диаметром немного меньше 1 см. Пропущенная онкология опасна для жизни человека.
Пропущенная онкология опасна для жизни человека.
Получение заключения об опухоли доброкачественной не полностью исключает злокачественность. Онкология базируется на комплексное обследование. Только после результата биопсии (микроскопический анализ мазков, взятых из участка поражения).
Злокачественные и доброкачественные опухоли матки встречаются у женщин чаще остальных новообразований. МРТ определяет опухолеподобные образования миометрия, яичников, маточных труб, влагалища. Даже при отсутствии клиники возможно МР-сканирование при:
- Необъяснимых болях внизу живота;
- Патологических выделениях из влагалища;
- Появление крови в моче;
- Проблем с половой жизнью;
- Патологии месячного цикла (у женщин).
Другие показания укажет лечащий врач, выдавший направление на магнитно-резонансную томографию.
Покажет ли МРТ опухоль малого таза
Диагностические возможности МРТ заболеваний таза позволяют получить специфичность и информативность около 97%. Сверхвысокопольные томографы повышают достоверность онкологической диагностики почти до 100%. Верификация опухолевых новообразований размерами более 0,1 мм помогает верифицировать не только рак, но и метастазы.
Сверхвысокопольные томографы повышают достоверность онкологической диагностики почти до 100%. Верификация опухолевых новообразований размерами более 0,1 мм помогает верифицировать не только рак, но и метастазы.
Ответ, может ли магнитно-резонансная томография не показать опухолевидные образования тазовых органов, очевиден. Использование качественных томографов, высокая квалификация врача лучевой диагностики – гарантирует определение мягкотканых образований первой стадии.
При использовании современных режимов томографии МРТ обязательно покажет опухоль малого таза. Дополнительное обследование с контрастом повышает информативность. Внутривенная инъекция гадолиния усиливает видимость сосудов. Злокачественные новообразования наделены собственной сетью капилляров, которая отслеживается после контрастирования.
Атипичная васкуляризация является достоверным признаком неконтролируемого роста малигнизированных клеток. После подозрения опухоли требуется контрастирование, взятие материала для гистологического исследования (биопсия) с целью подтверждения диагноза.
Гадая, может ли КТ не показать опухоль, нужно определить вид обследования. Нативное сканирование визуализирует только твердые ткани. Контрастирование усиливает видимость опухолевых капилляров.
Определить, как выглядит опухоль на МРТ, сможет опытный врач-радиолог. Выявление образования небольших размеров требует квалифицированного подхода. Специалисты ознакомлены с видами опухолеподобных образований, которые могут прослеживаться на томограммах:
- Герминогенные;
- Стромы полового тяжа;
- Эпителиальные.
МР-сканирование при попытке выявить рак помогает обнаружить опасные состояния:
- Нагноившиеся кисты;
- Перекрут ножки;
- Разрыв оболочки кисты;
- Кровоизлияние.
Состояния формируют клинические симптомы, формирующие подозрение на доброкачественное или злокачественное образование семенников, предстательной железы (у мужчин), яичников, матки.
С большой степенью достоверности МР-сканер поможет увидеть патологический очаг. Малый таз содержит много мягкотканых органов, поэтому магнитно-резонансное сканирование специфично для диагностики данной области.
Малый таз содержит много мягкотканых органов, поэтому магнитно-резонансное сканирование специфично для диагностики данной области.
Сложнее определить может ли кт не показать рак. Рентгеновский метод диагностики верифицирует только твердотканые образования размерами несколько миллиметров. Яичники, предстательная железа, семенники – это мягкотканые структуры, поэтому качественно не визуализируются компьютерной томографией. Исследование помогает увидеть метастазы костей таза, бедра, поясничного отдела позвоночника.
Может ли магнитно-резонансная томография не определить опухоль
Магнитно-резонансная томография может не обнаружить мелкие опухолеподобные очаги при низкой разрешающей способности обследования. Чем мощнее магнит, тем выше разрешения снимков. Диагностическая точность метода повышается современными режимами сканирования.
Костная ткань содержит мало воды, поэтому плохо сканируется МР-томографами. Приемлемая визуализация достигается сверхвысокопольными установками (от 5 Тесла), но установлено оборудование только в научных центрах.
Высокопольные аппараты мощностью 3 Тесла плохо визуализируют метастазы костей. По этой причине проводится комплексное обследование малого таза с помощью МРТ и КТ. Тщательное исследование поможет обнаружить прорастание окружающих тканей, метастатические очаги внутри мочевого пузыря, почек, других органов.
Как выглядит опухоль на снимке
Без медицинских знаний можно определить, как выглядит крупная опухолевидная структура на снимке. Очаг имеет темный интенсивный цвет, отделяющийся от окружающих тканей. Увидеть можно прямо на снимке МРТ специалисту, не обладающему медицинской специальностью.
Квалифицированные врачи лучевой диагностики смогут обнаружить мелкие узлы по специфическим признакам:
- Гладкие контуры с четкими границами – доброкачественные опухоли, отодвигающие прилежащие структуры. Неровные и нечеткие края – у злокачественных новообразований;
- Однородное или неоднородное содержимое отображается на снимке неравномерным повышением плотности с кальцинатами, участками некроза, разной плотностью;
- Появление новых участков кровоснабжения после введения контрастного препарата.
 Рак имеет множество древовидных капилляров, имеющих анастомозы между собой.
Рак имеет множество древовидных капилляров, имеющих анастомозы между собой.
Описанные признаки помогают обнаружить образование, но подтверждается доброкачественность или злокачественность биопсией. Микроскопическое обследование поврежденного сегмента помогает определить тип узла.
Определить, видна ли опухоль шейки матки сможет квалифицированный специалист. Верификация образования по фото МРТ (томограммам) требует практического опыта. Встречаются случаи неправильной интерпретации информации. Ошибки возникают после неправильной интерпретации степени злокачественности и доброкачественности по снимкам.
Магнитно-резонансное сканирование – единственный способ определения стадии рака шейки матки до операции. Томография обнаруживает глубину проникновения, обширность распространения внутрь органов малого таза (мочевой пузырь, прямая кишка). Лучший томограф – высокопольный с мощностью 1,5-3 Тесла.
Если сомневаетесь, видно ли рак на МР-томограмме, обратитесь к квалифицированному врачу лучевой диагностики. Опытный специалист обязательно увидит самый мелкий патологический очаг.
Опытный специалист обязательно увидит самый мелкий патологический очаг.
Прогноз при метастазах в малом тазу
ГЛАВНЫЙ КИТАЙСКИЙ ВРАЧ ПО СУСТАВАМ ДАЛ БЕСЦЕННЫЙ СОВЕТ:
ВНИМАНИЕ! Если у Вас нет возможности попасть на прием к ХОРОШЕМУ врачу — НЕ ЗАНИМАЙТЕСЬ САМОЛЕЧЕНИЕМ! Послушайте, что по этому поводу говорит ректор Китайского медицинского университета Профессор Пак.
И вот какой бесценный совет по восстановлению больных суставов дал Профессор Пак:
Читать полностью >>>
Метастазирование в брюшной полости – это результат неправильного или отсутствующего лечения злокачественных очагов в органах и тканях, располагаться которые могут далеко от места образования МТС. Сроки формирования метастазов сильно отличаются. Если развивается вторичная опухоль (рецидив), клетки обнаруживаются через 6-9 лет после начала процесса. При этом метастазы после вылеченного рака могут обнаружиться и через 5-6 месяцев.
Объяснить развитие вторичных опухолей в других местах и метастазов можно миграцией мутировавших клеток, которые под действием химиотерапии, лекарств и других методов лечения на время «засыпают».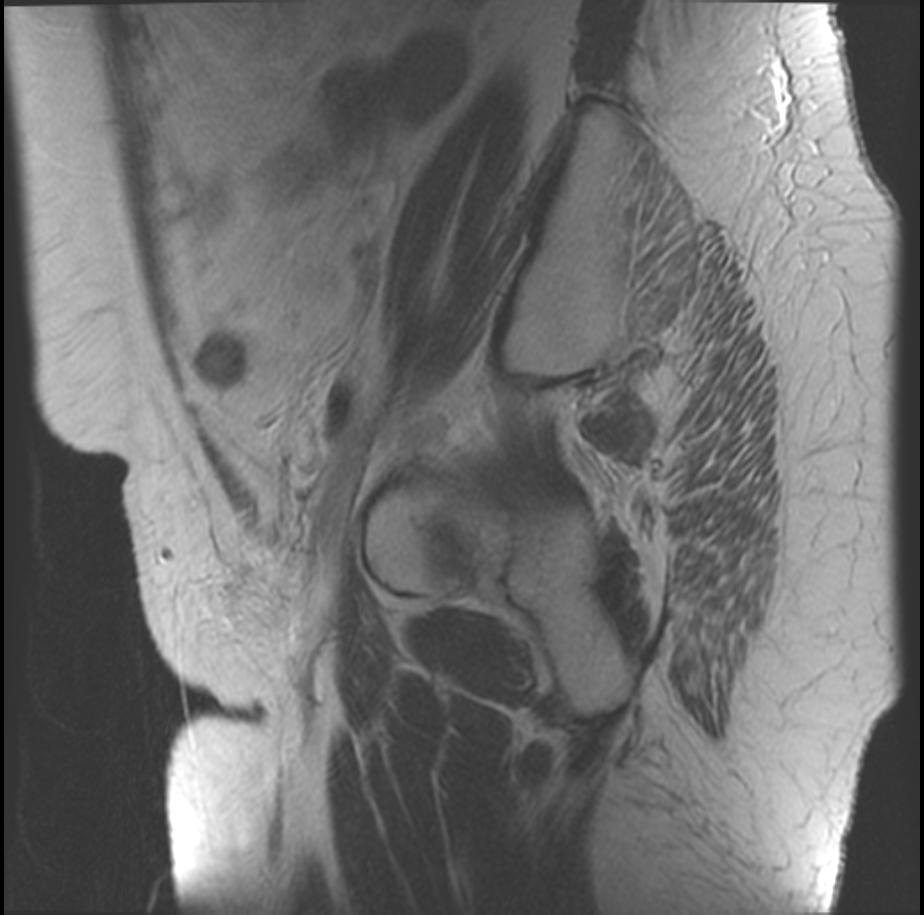 Если человек укрепляет иммунитет и ведет здоровый образ жизни, пробудиться они могут нескоро.
Если человек укрепляет иммунитет и ведет здоровый образ жизни, пробудиться они могут нескоро.
Если на организм сильно воздействует какой-то негативный фактор, спящие клетки активируются. Точно установить причину развития метастазов в том или ином клиническом случае невозможно – рак одна из самых непредсказуемых болезней.
Есть факторы, которые можно считать провоцирующими:
- возраст – у молодых людей более активный метаболизм, движение крови, раковые клетки разносятся быстрее;
- если вокруг опухоли присутствуют тысячи мелких сосудов, риск возрастает;
- противоопухолевая терапия сильно истощает организм и ухудшает иммунитет;
- некоторые опухоли по расположению и структуре считаются неблагоприятными.

Первичные раковые клети распространяются 3 путями:
- через лимфатическую систему – по мелким сосудам;
- через кровеносные структуры – капилляры, сосуды;
- имплантационным способом – после разрушения капсулы больного органа и выхода онкологических клеток в полость организма.
Путь перемещения зависит от локализации и степени злокачественного процесса. В большинстве случаев сначала встречаются лимфогенные вторичные очаги, нежели гематогенные.
Метастазы распространяются по-разному в зависимости от вида рака. При поражении молочной или предстательной железы патология наблюдается в печени, легких, костях. Такое же распространение характерно при поражении почек или щитовидной железы.
Симптомы метастазов в брюшной полости обнаруживаются при поражении матки, желудка, кишечника и поджелудочной железы. Также они обнаруживаются в легких и печени. При этом вторичные опухоли диагностируются узловой формы, а язвы обнаруживаются в основном при поражении кожи.
Размеры вторичных очагов сильно отличаются и могут достигать 20-25 см в зависимости от расположения. Минимальный диаметр – 2,5 мм, но заподозрить онкологические процессы можно намного раньше – на уровне формирования клеток при сдаче анализа крови на онкомаркеры.
Онкологические процессы, включая метастазирование, сопровождаются выраженными симптомами на такой серьезной стадии. Но они могут отличаться в зависимости от размера вторичной опухоли и локализации:
- Болезненные ощущения. Боль появляется далеко не на первой стадии, свидетельствует о вовлечении в процесс структур брюшины, в которой много нервных окончаний. На основании характера болей онколог с опытом может поставить диагноз.
- Симптомокомплекс со стороны кишечника. Кишечная непроходимость, вздутие, газообразование нередко возникают при перекрывании опухолью просвета кишечника. Наблюдается тошнота, обильная рвота, запоры длительностью до 4-5 суток.
- Симптомокомплекс со стороны печени.
 В анализах крови можно увидеть распад гепатоцитов и повышение уровня билирубина в крови – в несколько десятков раз больше нормы. Развивается интоксикация, может появиться асцит, желтизна кожи. Пациент страдает от постоянной усталости и сонливости.
В анализах крови можно увидеть распад гепатоцитов и повышение уровня билирубина в крови – в несколько десятков раз больше нормы. Развивается интоксикация, может появиться асцит, желтизна кожи. Пациент страдает от постоянной усталости и сонливости.
Возникают различные симптомы, которые зачастую сильно ухудшают состояние женщины, снижают качество жизни, ограничивают возможности применения тех или иных видов лечения. Проявления зависят от количества и размеров метастазов, от того, в каких органах они находятся и насколько сильно нарушают их функции.
Многих женщин беспокоит дискомфорт и боли в животе, расстройства со стороны желудочно-кишечного тракта. Чаще всего боли тупые, ноющие, сопровождаются увеличением живота за счет асцита. Если боль острая, колющая, спастическая, распространяется по всему животу и в область таза, зачастую это говорит о множественных метастазах в брюшной стенке и забрюшинном пространстве, внутренних органах.
Другие симптомы зависят от того, какие органы вовлечены в процесс:
- При поражении желудка и кишечника: быстрое чувство насыщения, тошнота и рвота, запоры.
 В тяжелых случаях, если опухоль перекрывает или сдавливает извне кишечник, развивается кишечная непроходимость.
В тяжелых случаях, если опухоль перекрывает или сдавливает извне кишечник, развивается кишечная непроходимость. - При поражении костей: боли в костях, патологические переломы.
- При поражении мочевого пузыря: боли в области таза, частые и болезненные мочеиспускания, примесь крови в моче.
- При поражении печени: желтуха, зуд, увеличение живота, нарушение пищеварения, отеки.
- При поражении головного мозга: головные боли и головокружения, тошнота, рвота, нарушение сознания, судороги, различные неврологические симптомы.
На начальных стадиях метастазы обычно протекают бессимптомно. В последующем клинические проявления зависят от локализации вторичного новообразования. Местная симптоматика сочетается с общими признаками онкологического заболевания: гипертермией, потерей аппетита, уменьшением массы тела вплоть до раковой кахексии, общей слабостью и анемией. При метастазах в лимфатические узлы наблюдается увеличение их размера, определяемое при пальпации или в процессе визуального осмотра.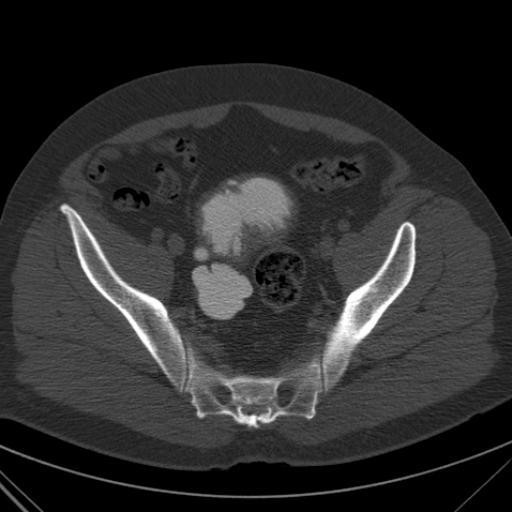
Узлы обычно безболезненные, мягко-эластической консистенции. Чаще всего метастазы локализуются в шейных, паховых, подмышечных и надключичных лимфоузлах. При достаточно большом размере такие очаги могут быть обнаружены уже на этапе обычного осмотра. Выявление метастазов в некоторых лимфатических узлах (забрюшинных, парааортальных, узлах брюшной полости, узлах средостения) возможно только при проведении инструментальных исследований, поскольку эти анатомические образования недоступны для объективного обследования. Подозрение на наличие таких метастазов может возникнуть при их значительном увеличении, вызывающем сдавление близлежащих анатомических образований.
Проявления гематогенных метастазов определяются их локализацией. При вторичных очагах в головном мозге возникают головокружения, распирающие головные боли, тошнота, рвота и очаговые неврологические расстройства. При метастазировании в спинной мозг появляются боли, быстрая утомляемость при физической нагрузке, нарушения деятельности тазовых органов, прогрессирующие расстройства движений и чувствительности. При метастазах в легких наблюдаются частые рецидивы воспалительных заболеваний (бронхита, пневмонии, гриппа, ОРВИ), в последующем присоединяется одышка и кашель с примесью крови в мокроте.
При метастазах в легких наблюдаются частые рецидивы воспалительных заболеваний (бронхита, пневмонии, гриппа, ОРВИ), в последующем присоединяется одышка и кашель с примесью крови в мокроте.
Метастазы в печень проявляются тяжестью и болями в правом подреберье, нарушением печеночных функций, увеличением и бугристостью печени. На поздних стадиях выявляются желтуха, асцит и прогрессирующая печеночная недостаточность. Вторичные новообразования в костях вызывают мучительные боли, гиперкальциемию и патологические переломы. Возможно сдавление спинного мозга, нервных и сосудистых стволов. При метастазах в брюшину возникает асцит, обусловленный нарушением регуляции процесса выделения и всасывания жидкости тканями брюшины.
Метастазы в кожу представляют собой плотные, быстро растущие одиночные или множественные узлы телесного, синеватого или розоватого цвета. В последующем наблюдается их распад и изъязвление. При некоторых первичных новообразованиях (например, при карциноме молочной железы, раке толстого кишечника, раке яичника и раке мочевого пузыря) симптомы вторичных кожных опухолей могут имитировать клиническую картину рожистого воспаления. Реже (обычно – при опухолях молочной железы) выявляются склеродермоподобные метастазы.
Реже (обычно – при опухолях молочной железы) выявляются склеродермоподобные метастазы.
Метастазы в кости представляют собой, по сути, вторичные очаги злокачественных образований в организме.
Они появляются при распространении раковых клеток из первичной опухоли любого другого органа. Для них характерны:
- Нарастающие сильные боли;
- Гиперкальциемия;
- Частые переломы костей вследствие развившейся их ломкости.
Нередко они могут так прорастать в кости, что дают опухоль. Симптоматика их проявления может разниться в зависимости от того, что именно сдавливает опухоль: если сосуды, то проявятся нарушения кровообращения, если нервные окончания – картина будет типично неврологической.
Система попадания раковых клеток на кость не так сложна. Злокачественные клетки в определенный период времени – на разных стадиях и на разном этапе развития и прогрессирования основного заболевания – начинают отрываться от органа, пораженного изначально. Затем по лимфатическим сосудам или крови они отправляются в настоящее путешествие в другие части тела. Этот процесс и называется метастазированием.
Затем по лимфатическим сосудам или крови они отправляются в настоящее путешествие в другие части тела. Этот процесс и называется метастазированием.
Причем длительность такого пути онкоклеток может быть разной. Одни осядут рядом, другие уйдут на отдаленные участки. Метастазы также способны образовывать вторичную опухоль так, что ее будет не отличить от первичной.
Специалисты утверждают, что обычно раковые клетки, которые осели в костях, отрываются от новообразований в конечностях, тазу, грудной клетке, черепе, позвоночнике.
Врачи делят онкопроцесс в костях по степени его воздействия на кости на:
- Прогрессирование опухоли с последующим расщеплением кости. В результате создается дефект, который называют остеолитическими отверстиями. Он становится причиной того, что кости теряют свою крепость, становятся более слабыми, появляется болезненность. Итогом станут регулярные трещины и переломы.
- Стимуляцию кости к неправильному формированию.
 Из-за этого ткани, наоборот, становятся слишком плотными.
Из-за этого ткани, наоборот, становятся слишком плотными.
Естественно, на фоне того, что при более раннем обнаружении шансы на излечение в разы выше, многих интересует, как распознать метастазы в своем организме. Специалисты утверждают, что симптомы могу разниться, в зависимости от того, откуда изначально оторвались злокачественные клетки.
Выбор лечебной тактики при раке яичников с метастазами — сложная и ответственная задача. Основные методы лечения — химиотерапия и хирургия. Но во время операции невозможно полностью удалить первичную опухоль и все метастазы. Не могут уничтожить все раковые клетки в организме и химиопрепараты. Лечение носит паллиативный характер. Его цели — облегчить состояние женщины, уменьшить опухоль и замедлить ее рост, увеличить продолжительность жизни.
Операции, которые направлены на удаление максимально возможного объема опухоли, называются циторедуктивными. Исследования показали, что продолжительность жизни после таких вмешательств увеличивается.
Объем операции зависит от размеров первичной опухоли и вторичных очагов, количества и расположения метастазов.
Химиотерапия
Как правило, при IV стадии рака яичников с метастазами проводят адъювантную химиотерапию после хирургического вмешательства. Это помогает уничтожить раковые клетки, которые остались в организме после операции. Иногда до хирургического лечения проводят неоадъювантную химиотерапию. Она показана пациенткам, у которых невозможно начать лечение с операции из-за слишком сильного распространения рака. Химиопрепараты помогают сократить размер опухоли и сделать ее операбельной.
Наибольшую эффективность при раке яичников с метастазами показывает сочетание паклитаксела с препаратами платины, например, параплатином. Их вводят циклами через 3 недели, обычно курс лечения состоит из 6–8 циклов. Могут быть назначены 3 цикла неоадъювантной химиотерапии, и затем еще не менее трех циклов после хирургического лечения.
Поддерживающая терапия помогает в борьбе с болью и другими симптомами, побочными эффектами химиопрепаратов. Иногда, если женщина находится в очень плохом состоянии, активное восстановительное лечение помогает улучшить его настолько, что снова становится возможным проведение химиотерапии.
Иногда, если женщина находится в очень плохом состоянии, активное восстановительное лечение помогает улучшить его настолько, что снова становится возможным проведение химиотерапии.
Борьба с асцитом и канцероматозом брюшины помогает существенно улучшить состояние женщины, увеличить продолжительность жизни. Избыток жидкости из брюшной полости выводят во время лапароцентеза — процедуры, во время которой в стенке живота делают прокол. Для постоянного оттока устанавливают интраперитонеальный катетер. Может потребоваться хирургическое вмешательство.
Проводят курс интраперитонеальной химиотерапии, когда химиопрепарат вводят непосредственно в брюшную полость. Более современная процедура — гипертермическая интраперитонеальная химиотерапия, сокращенно HIPEC. Проводят хирургическое вмешательство, во время которого в брюшной полости удаляют все видимые метастазы, затем ее промывают подогретым до 42–43 °C раствором химиопрепарата, чтобы уничтожить оставшиеся раковые клетки.
Борьба с метастазами в печени может включать некоторые специальные процедуры:
- Во время внутриартериальной химиотерапии химиопрепарат вводят непосредственно в питающий опухоль сосуд. Это позволяет вводить более высокие дозы лекарств без риска тяжелых побочных эффектов.
- Химиоэмболизация предполагает введение химиопрепарата в сочетании с эмболизирующим препаратом, который нарушает приток крови к опухолевой ткани.
- При радиочастотной аблации (РЧА) в узел вводят электрод в виде иглы и разрушают опухолевую ткань с помощью тока высокой частоты.
Метастазы – отдаленные очаги онкологического процесса, возникшие при перемещении злокачественных клеток по организму. Выявляются у лиц любых возрастов, однако наибольшее количество поражений обнаруживаются у пациентов старше 50 лет. Могут появляться при большинстве злокачественных опухолей и поражать любые органы. Чаще всего злокачественные новообразования метастазируют в лимфатические узлы, легкие и печень. Несколько реже встречаются метастазы в кости, надпочечники, почки и центральную нервную систему. Редко диагностируются метастатические поражения поджелудочной железы, селезенки, кожи, скелетных мышц и сердечной мышцы.
Несколько реже встречаются метастазы в кости, надпочечники, почки и центральную нервную систему. Редко диагностируются метастатические поражения поджелудочной железы, селезенки, кожи, скелетных мышц и сердечной мышцы.
Нарушения функции различных органов, обусловленные ростом метастазов, являются ведущей причиной смертности при онкологических заболеваниях. Появление вторичных очагов ухудшает прогноз и делает невозможным радикальное лечение злокачественной опухоли либо создает существенные ограничения при выборе методов терапии. Диагностику и лечение метастазов осуществляют специалисты в области онкологии и других специальностей (в зависимости от локализации вторичного очага).
Метастазы
Тактика лечения определяется индивидуально с учетом вида рака, состояния первичной опухоли, общего состояния больного, чувствительности клеток к тому или иному типу лечебного воздействия, количества, локализации и размера метастазов. Возможно использование радиотерапии, химиотерапии, иммунохимиотерапии, гормонотерапии, классических хирургических вмешательств, радиохирургии, криохирургии и эмболизации питающих артерий. Как правило, при метастазах применяется комбинация нескольких методов лечения (например, химиотерапии и лучевой терапии, химиотерапии и иммунотерапии, лучевой терапии и хирургического вмешательства и т. д.). Показания к оперативному лечению и объем вмешательства также зависят от количества и локализации метастазов.
Как правило, при метастазах применяется комбинация нескольких методов лечения (например, химиотерапии и лучевой терапии, химиотерапии и иммунотерапии, лучевой терапии и хирургического вмешательства и т. д.). Показания к оперативному лечению и объем вмешательства также зависят от количества и локализации метастазов.
При метастазах в регионарные лимфатические узлы обычно проводят лимфаденэктомию в сочетании с удалением первичного новообразования. При контролируемых первичных опухолях и одиночных метастазах в отдаленные органы в некоторых случаях возможно радикальное иссечение вторичных очагов. При множественных метастазах хирургическое вмешательство, как правило, не показано. Исключением являются ситуации, когда паллиативная операция может отсрочить летальный исход или улучшить качество жизни больного (например, краниотомия для снижения опасного внутричерепного давления, вызванного метастатической опухолью мозга).
Прогноз при метастазах
До недавнего времени наличие метастазов рассматривалось, как свидетельство скорой гибели пациента.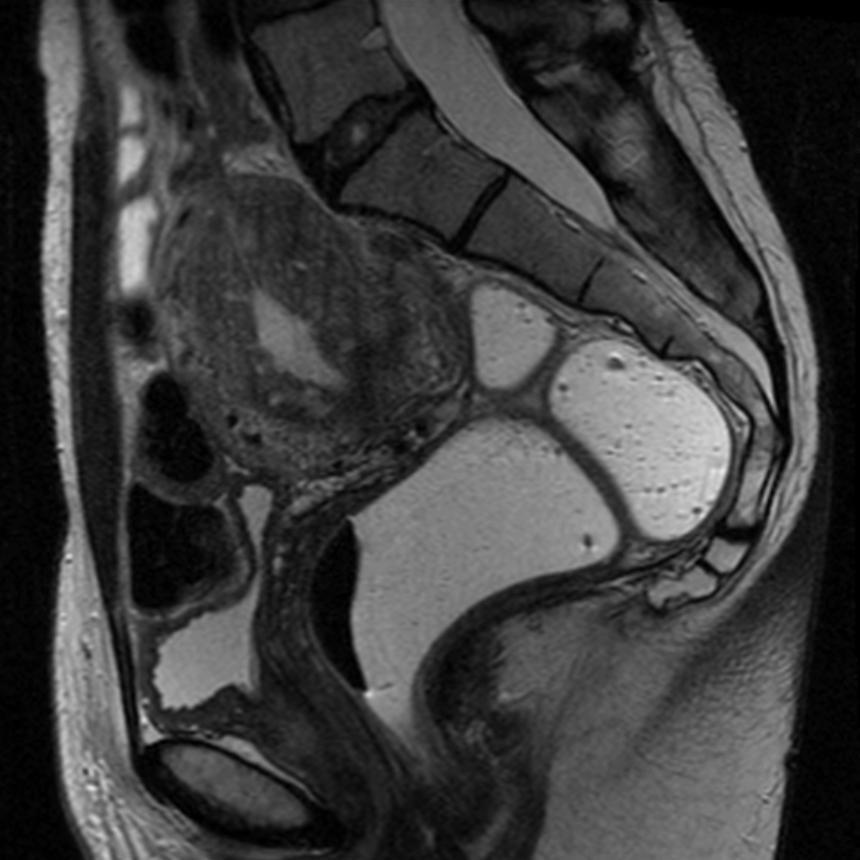 Сейчас ситуация постепенно меняется, хотя наличие вторичных опухолей по-прежнему рассматривается, как крайне неблагоприятный прогностический признак. Использование новых методов диагностики и лечения в ряде случаев позволяет увеличить среднюю продолжительность жизни больных. При определенных условиях стало возможным радикальное лечение метастазов некоторых локализаций, например, одиночных очагов метастатического рака печени или метастатического рака головного мозга.
Сейчас ситуация постепенно меняется, хотя наличие вторичных опухолей по-прежнему рассматривается, как крайне неблагоприятный прогностический признак. Использование новых методов диагностики и лечения в ряде случаев позволяет увеличить среднюю продолжительность жизни больных. При определенных условиях стало возможным радикальное лечение метастазов некоторых локализаций, например, одиночных очагов метастатического рака печени или метастатического рака головного мозга.
В целом прогноз при метастазах определяется степенью запущенности онкологического процесса, возможностями конкретного лечебного учреждения (некоторые лечебные и диагностические методики доступны только в крупных центрах), видом, локализацией и стадией первичной опухоли, возрастом больного, состоянием его иммунной системы, степенью истощения, уровнем нарушения функций различных органов и пр. Средняя продолжительность жизни при метастатическом раке печени составляет около полугода, поражении головного мозга – несколько недель, при метастазах в кости – несколько лет, при вторичных новообразованиях в почках – 1-3 года.
Метастазы при раке простаты начинают активно формироваться и разрастаться на III стадии протекания заболевания, при этом опухоль выходит за пределы простатической капсулы. На последней, IV фазе, развития данного недуга раковое новообразование переходит на соседние органы: мочевой пузырь, прямую кишку, печень, легкие. Полностью избавиться от метастаз в костях при раке предстательной железы не представляется возможным.
Ввиду специфики циркуляции раковых клеток по лимфе вторичные очаги воспаления могут формироваться в лимфоузлах, костях таза и конечностей. Исходя из статистических данных костное поражение таза диагностируется реже, чем в конечностях. При значительном разрушении твердой соединительной ткани в руках и ногах по причине нарушения ее минерализации мужчина с трудом может ходить.
Злокачественный рак предстательной железы с метастазами имеет неблагоприятный прогноз выживаемости урологического пациента, базирующийся на оперативности начала терапии. При успешно и вовремя проведенном лечении можно не только достичь улучшения качества жизни больного, но и значительно продлить срок его жизни.
При успешно и вовремя проведенном лечении можно не только достичь улучшения качества жизни больного, но и значительно продлить срок его жизни.
В медицинской практике нередки ситуации, когда у пациента отдаленные метастазы простаты имеют необратимый характер. В таких ситуациях онкологи делают акцент на оказание паллиативной помощи, заключающейся в том, чтобы купировать боль при раке предстательной железы, облегчить страдания, оказать психологическую поддержку пациенту и его родным.
Результативность лечения зависит от возраста пациента, стадии выявления заболевания, наличия сопутствующих заболеваний, готовности пациента бороться за свое здоровье. При этом терапия злокачественной опухоли в предстательной железе обязательно должна носить комплексный характер.
При диагностировании метастаз за пределами простатической капсулы у пациента применяются следующие методики лечения: лучевая терапия, применение химических или гормональных препаратов, оперативное вмешательство.
Лучевая терапия
Как правило, воздействие радиоволнами сочетается с приемом гормональных препаратов для достижения высокой эффективности. Преимуществом лечения ионизирующей радиацией является то, что вырабатываемые волны рекомендуемой дозировки прицельно воздействуют на очаги опухоли, уничтожая раковые клетки. Данная методика может проводиться как наружным способом при помощи гама-аппаратов, так и внутренним посредством введения капсулы с микроисточником в воспаленную простату.
Призвана подавлять активное размножение гормона тестостерона, отвечающего за развитие злокачественной опухоли. При таком способе лечения врачи назначают прием следующих препаратов: бусерелин, трипторелин, флутамид, лейпрорелин. В процессе наблюдения пациент должен периодически проходить исследования, позволяющие контролировать и анализировать изменения в протекании урологического заболевания.
Химиотерапия
- Метастазы в печени могут приводить к увеличению уровня печеночных ферментов (АСАТ, АЛАТ) и билирубина. Если опухоль сдавливает печеночные протоки, может развиваться такое грозное осложнение как механическая желтуха — желчь не может поступать в желудок и, застаиваясь во внутрипеченочных протоках, всасывается обратно в кровь. Это приводит к тяжелой интоксикации и требует немедленного лечения.
- Метастазы в легких могут вызывать хронический кашель, одышку, хронические упорные инфекции дыхательных путей, которые с трудом поддаются лечению. У многих больных метастазы данной локализации протекают бессимптомно.
- Метастазы в лимфоузлах могут привести к развитию отеков нижних конечностей, полового члена и мошонки.
- При метастатическом поражении костей развиваются сильные боли, которые не уменьшаются при приеме обычных анальгетиков. Пораженный сегмент кости может менять форму, теряет прочность и становится хрупким. Это может спровоцировать спонтанные или патологические переломы.
- Метастазы в позвоночнике могут вызывать сдавление спинного мозга или корешков спинномозговых нервов. При этом может развиваться неврологическая симптоматика различной степени тяжести — боль, прострелы, онемение, «мурашки», парестезии и даже параличи.
Злокачественная карцинома предстательной железы относится к тем заболеваниям, которые могут протекать бессимптомно многие годы и начать беспокоить мужчину уже при активных процессах деструкции костей. Для выявления стадии заболев
Рак шейки матки: Диагноз | Cancer.Net
НА ЭТОЙ СТРАНИЦЕ: Вы найдете список общих тестов, процедур и сканирований, которые врачи используют для поиска причины медицинской проблемы. Используйте меню для просмотра других страниц.
Врачи используют множество тестов для обнаружения или диагностики рака. Они также проводят тесты, чтобы узнать, распространился ли рак на другую часть тела, откуда он начался. Если это происходит, это называется метастазированием. Например, визуализирующие тесты могут показать, распространился ли рак.Визуализирующие тесты показывают изображения внутренней части тела. Врачи также могут провести тесты, чтобы узнать, какое лечение лучше всего.
Для большинства видов рака биопсия — единственный надежный способ для врача узнать, есть ли рак в той или иной области тела. При биопсии врач берет небольшой образец ткани для исследования в лаборатории. Если биопсия невозможна, врач может предложить другие тесты, которые помогут поставить диагноз.
В этом разделе описаны варианты диагностики этого типа рака.Не все тесты, перечисленные ниже, будут использоваться для каждого человека. Некоторые или все эти тесты могут быть полезны врачу при планировании лечения вашего рака. Ваш врач может учитывать следующие факторы при выборе диагностического теста:
Бимануальное тазовое обследование. В ходе этого обследования врач проверит тело женщины на предмет необычных изменений шейки матки, матки, влагалища, яичников и других близлежащих органов. Для начала врач будет искать любые изменения в вульве женщины за пределами тела, а затем, используя инструмент, называемый расширителем, чтобы держать стенки влагалища открытыми, врач заглянет внутрь тела женщины.Некоторые из близлежащих органов не видны во время этого исследования, поэтому врач вводит 2 пальца одной руки во влагалище пациентки, в то время как другая рука осторожно нажимает на нижнюю часть живота, чтобы ощупать матку и яичники. Это обследование обычно занимает несколько минут и проводится в кабинете врача. Пап-тест часто делают одновременно.
Пап-тест. Во время мазка Папаниколау врач осторожно соскабливает шейку матки и влагалище снаружи, отбирая образцы клеток для анализа.
Усовершенствованные методы мазка Папаниколау упростили для врачей поиск раковых клеток. Традиционные мазки Папаниколау могут быть трудночитаемыми, поскольку клетки могут высохнуть, покрыться слизью или кровью или слипаться на предметном стекле.
Цитологический тест на жидкой основе, часто называемый ThinPrep или SurePath, переносит тонкий слой клеток на предметное стекло после удаления крови или слизи из образца. Образец сохраняется, поэтому одновременно можно проводить другие тесты, например, тест на ВПЧ (см. Скрининг и профилактика).
Компьютерный скрининг, часто называемый AutoPap или FocalPoint, использует компьютер для сканирования образца на предмет аномальных клеток.
Тест на типирование ВПЧ. Тест на ВПЧ похож на Пап-тест. Тест проводится на образце клеток из шейки матки пациента. Врач может проверить на ВПЧ одновременно с Пап-тестом или после того, как результаты Пап-теста покажут аномальные изменения шейки матки. Определенные типы или штаммы ВПЧ, такие как ВПЧ16 и ВПЧ18, чаще встречаются у женщин с раком шейки матки и могут помочь подтвердить диагноз.Если врач говорит, что тест на ВПЧ «положительный», это означает, что тест обнаружил наличие ВПЧ. Многие женщины заражены ВПЧ, но не имеют рака шейки матки, поэтому одного теста на ВПЧ недостаточно для диагностики рака шейки матки.
Кольпоскопия. Врач может сделать кольпоскопию, чтобы проверить шейку матки на наличие аномальных участков. Кольпоскопия также может использоваться для проведения биопсии шейки матки. Используется специальный инструмент — кольпоскоп. Кольпоскоп увеличивает клетки шейки матки и влагалища, как в микроскоп.Это дает врачу увеличенное изображение тканей влагалища и шейки матки. Кольпоскоп не вставляется в тело женщины, и осмотр безболезненный. Это можно сделать в кабинете врача и не имеет побочных эффектов. Это можно делать беременным женщинам.
Биопсия. Биопсия — это удаление небольшого количества ткани для исследования под микроскопом. Другие тесты могут предполагать наличие рака, но только биопсия может поставить точный диагноз.Затем патолог анализирует образец (ы). Патолог — это врач, который специализируется на интерпретации лабораторных тестов и оценке клеток, тканей и органов для диагностики заболевания. Если поражение небольшое, врач может удалить его полностью во время биопсии.
Есть несколько видов биопсии. Большинство из них обычно делается в кабинете врача с использованием местного анестетика для обезболивания. Может быть небольшое кровотечение и другие выделения. Некоторые женщины испытывают дискомфорт, похожий на менструальные спазмы.
Один из распространенных методов — отщипывание небольших кусочков ткани шейки матки с помощью инструмента.
Иногда врач хочет проверить область внутри отверстия шейки матки, которую нельзя увидеть во время кольпоскопии. Для этого врач использует процедуру, называемую эндоцервикальным выскабливанием (ЭКЦ). Врач использует небольшой инструмент в форме ложки, называемый кюреткой, для соскабливания небольшого количества ткани внутри шейного отверстия.
При петлевой электрохирургической процедуре удаления (LEEP) электрический ток пропускается через крючок из тонкой проволоки.Крючок удаляет ткань для исследования в лаборатории. LEEP также может использоваться для удаления предрака или рака на ранней стадии.
Конизация (коническая биопсия) позволяет удалить конусообразный кусок ткани шейки матки. Конизация может применяться в качестве лечения для удаления предрака или рака на ранней стадии. Это делается под общей или местной анестезией и может проводиться в кабинете врача или в больнице.
Если биопсия покажет наличие рака шейки матки, врач направит женщину к гинекологу-онкологу, который специализируется на лечении этого типа рака.Специалист может предложить дополнительные тесты, чтобы узнать, распространился ли рак за пределы шейки матки.
Тазовое обследование под наркозом. В случаях, когда это необходимо для планирования лечения, специалист может повторно осмотреть область таза, пока пациент находится под наркозом, чтобы увидеть, распространился ли рак на какие-либо органы около шейки матки, включая матку, влагалище, мочевой пузырь или прямую кишку. .
Рентген. Рентген — это способ получить изображение структур внутри тела с использованием небольшого количества излучения.Внутривенная урография — это вид рентгеновского снимка, который используется для осмотра почек и мочевого пузыря.
Компьютерная томография (КТ или CAT). Компьютерная томография позволяет делать снимки внутренней части тела с использованием рентгеновских лучей, сделанных под разными углами. Компьютер объединяет эти изображения в подробное трехмерное изображение, на котором видны любые аномалии или опухоли. Для измерения размера опухоли можно использовать компьютерную томографию. Иногда перед сканированием наносят специальный краситель, называемый контрастным веществом, чтобы улучшить детализацию изображения.Этот краситель можно вводить пациенту в вену или давать в виде таблетки или жидкости для проглатывания.
Магнитно-резонансная томография (МРТ). МРТ использует магнитные поля, а не рентгеновские лучи, для получения подробных изображений тела. МРТ можно использовать для измерения размера опухоли. Перед сканированием наносится специальный краситель, называемый контрастным веществом, для создания более четкого изображения. Этот краситель можно вводить пациенту в вену или давать в виде таблетки или жидкости для проглатывания.
Позитронно-эмиссионная томография (ПЭТ) или ПЭТ-КТ. ПЭТ-сканирование обычно сочетается с компьютерной томографией (см. Выше), называемой ПЭТ-КТ-сканированием. Однако вы можете услышать, что ваш врач называет эту процедуру просто ПЭТ-сканированием. ПЭТ-сканирование — это способ создания изображений органов и тканей внутри тела. В организм пациента вводится небольшое количество радиоактивного сахарного вещества. Это сахарное вещество поглощается клетками, которые потребляют больше всего энергии. Поскольку рак имеет тенденцию активно использовать энергию, он поглощает больше радиоактивного вещества.Затем сканер обнаруживает это вещество и создает изображения внутренней части тела.
Если есть признаки или симптомы заболеваний мочевого пузыря или прямой кишки, могут быть рекомендованы следующие процедуры:
После проведения диагностических тестов ваш врач вместе с вами ознакомится со всеми результатами. Если диагноз — рак шейки матки, эти результаты также помогают врачу описать рак. Это называется постановкой.
Следующий раздел в этом руководстве — этапы . Объясняет систему, которую используют врачи для описания степени заболевания.Используйте меню, чтобы выбрать другой раздел для чтения в этом руководстве.
Рак шейки матки: симптомы и признаки
НА ЭТОЙ СТРАНИЦЕ: Вы узнаете больше об изменениях тела и других вещах, которые могут сигнализировать о проблеме, которая может потребовать медицинской помощи. Используйте меню для просмотра других страниц.
У большинства женщин нет никаких признаков или симптомов предрака. У многих женщин с раком шейки матки на ранней стадии симптомы обычно проявляются. У женщин с запущенным и метастатическим раком симптомы могут быть более серьезными в зависимости от тканей и органов, на которые распространилось заболевание.Причиной симптома может быть другое заболевание, не являющееся раком, поэтому женщинам необходимо обращаться за медицинской помощью, если у них появился новый симптом, который не проходит.
Признаками или симптомами рака шейки матки может быть любое из следующего:
Пятна крови или легкое кровотечение между менструациями или после них
Менструальное кровотечение продолжительнее и обильнее обычного
Кровотечение после полового акта, спринцевания или гинекологического осмотра
Повышенные выделения из влагалища
Боль во время полового акта
Кровотечение после менопаузы
Необъяснимая, стойкая боль в области таза и / или спины
О любом из этих симптомов следует сообщать своему врачу.Если эти симптомы появляются, важно поговорить о них со своим врачом, даже если они кажутся симптомами других, менее серьезных заболеваний. Чем раньше будут обнаружены и вылечены предраковые клетки или рак, тем больше шансов, что рак можно предотвратить или вылечить.
Если вас беспокоят какие-либо изменения, которые вы испытываете, поговорите со своим врачом. В дополнение к другим вопросам врач спросит, как долго и как часто вы испытываете этот симптом (ы). Это поможет выяснить причину проблемы, которая называется диагностикой.
Если диагностирован рак шейки матки, облегчение симптомов остается важной частью лечения и лечения рака. Это может называться паллиативной или поддерживающей терапией. Его часто начинают вскоре после постановки диагноза и продолжают на протяжении всего лечения. Обязательно поговорите со своим лечащим врачом о симптомах, которые вы испытываете, включая любые новые симптомы или изменение симптомов.
Следующий раздел в этом руководстве — Диагностика . В нем объясняется, какие тесты могут потребоваться, чтобы узнать больше о причине симптомов.Используйте меню, чтобы выбрать другой раздел для чтения в этом руководстве.
Рак шейки матки: стадии | Cancer.Net
НА ЭТОЙ СТРАНИЦЕ: Вы узнаете, как врачи описывают рост или распространение рака. Это называется этапом. Используйте меню для просмотра других страниц.
Стадия — это способ описания того, где находится рак, если или где он распространился, а также влияет ли он на другие части тела.
Врачи используют диагностические тесты для определения стадии рака, поэтому определение стадии может быть неполным, пока не будут завершены все тесты.Знание стадии помогает врачу решить, какой вид лечения лучше, и может помочь предсказать прогноз пациента, который является шансом на выздоровление. Существуют разные описания стадий для разных типов рака. Для рака шейки матки используется система стадирования, разработанная Международной федерацией акушерства и гинекологии (Federation Internationale de Gynecologie et d’Obstetrique, или FIGO).
Стадии рака шейки матки по FIGO
Врачи определяют стадию рака, оценивая опухоль и распространившись ли рак на другие части тела.
Постановка основана на результатах физического осмотра, визуализации и биопсии.
Стадия I: Рак распространился из слизистой оболочки шейки матки в более глубокие ткани, но все еще обнаруживается только в матке. На другие части тела он не распространился. Эта стадия может быть разделена на более мелкие группы для более подробного описания рака (см. Ниже).
Стадия IA: Рак диагностируется только при просмотре ткани или клеток шейки матки под микроскопом.Для определения размера опухоли также можно использовать визуализационные тесты или оценку образцов ткани.
Стадия IB: На этой стадии опухоль больше, но все еще ограничена только шейкой матки. Нет дальнего распространения.
Стадия IB1: Опухоль глубиной 5 мм или более и шириной менее 2 сантиметров (см). Сантиметр примерно равен ширине стандартной ручки или карандаша.
Стадия IB2: Опухоль имеет глубину 2 см или более и ширину менее 4 см.
Стадия IB3: Опухоль имеет ширину 4 см и более.
Стадия II: Рак распространился за пределы матки на близлежащие области, такие как влагалище или ткани около шейки матки, но все еще находится в области таза. На другие части тела он не распространился. Эта стадия может быть разделена на более мелкие группы для более подробного описания рака (см. Ниже).
Стадия IIA: Опухоль ограничена верхними двумя третями влагалища.Он не распространился на ткань рядом с шейкой матки, которая называется параметриальной областью.
Стадия IIB: Опухоль распространилась на параметриальную область. Опухоль не достигает стенки таза.
Стадия III: Опухоль поражает нижнюю треть влагалища и / или распространилась на стенку таза, и / или вызывает отек почки, называемый гидронефрозом, или останавливает функционирование почки, и / или затрагивает регионарные лимфатические узлы.Нет дальнего распространения.
Стадия IIIA: Опухоль поражает нижнюю треть влагалища, но не врастает в стенку таза.
Стадия IIIB: Опухоль прорастает в стенку таза и / или поражает почку.
Стадия IIIC: Опухоль поражает регионарные лимфатические узлы. Это можно обнаружить с помощью визуализационных тестов или патологии. Добавление буквы «r» в нижнем регистре указывает на то, что для подтверждения поражения лимфатических узлов использовались методы визуализации.Строчная буква «p» указывает на то, что для определения стадии использовались результаты патологии.
Стадия IIIC1: Рак распространился на лимфатические узлы в тазу.
Стадия IIIC2: Рак распространился на парааортальные лимфатические узлы. Эти лимфатические узлы находятся в брюшной полости у основания позвоночника и возле аорты, главной артерии, которая проходит от сердца к брюшной полости.
Стадия IVA: Рак распространился на мочевой пузырь или прямую кишку, но не распространился на другие части тела.
Стадия IVB: Рак распространился на другие части тела.
Источник: Bhatla N, et al. Пересмотренная стадия FIGO для рака шейки матки. Int J Gynecol Obstet 2019; 1–7.
Рецидив: Рецидив рака — это рак, который вернулся после лечения. Если рак все же вернется, будет проведен еще один раунд тестов, чтобы узнать о степени рецидива. Эти тесты и сканирование часто аналогичны тем, которые проводились во время первоначального диагноза.
Информация о стадии рака поможет врачу порекомендовать конкретный план лечения. Следующий раздел в этом руководстве — Типы лечения . Используйте меню, чтобы выбрать другой раздел для чтения в этом руководстве.
Упражнения для тазового дна и рак
13 11 20 Информация и поддержка
- en
- ар
- сп
- эль
- Это
- мк
- vi
- es
Пожертвовать сейчас
Меню
- Информация о раке
- По типу рака
- Рак кишечника
- Рак крови
- Рак груди
- Рак легкого
- Меланома
- Рак простаты
- Посмотреть 26 других видов рака
- Общая информация
- Что такое рак?
- Когда вам впервые поставят диагноз
- Лечение рака
- Управление побочными эффектами
- Жилой колодец
- Практические вопросы
- Рак поздней стадии
- Чем мы можем вам помочь?
- Сиделки
- Семья и друзья
- Многоязычная информация о раке
- Школы и учителя
- Дополнительные ресурсы
- Книги о раке
- Подкаст: Дело о раке
- : Дело о запущенном раке
- Служба информации о раке
- Информация о раке для аборигенов и жителей островов Торресова пролива
Подкаст
- По типу рака
- Получить поддержку
- По теме
- Как справиться с раком
- Упражнения и рак
- Программа Pro Bono
- Услуги финансовой помощи
- Транспорт, проживание и помощь по дому
- Жизнь после лечения рака
- Уход за больным раком
- Работа и рак
- Вебинары
- По сообществам
- Аборигены и жители островов Торресова пролива
- Многоязычная информация о раке
- ЛГБТИ
- По теме
- Профилактика рака
- По теме
- Спирт
- Рак на рабочем месте
- Диета и упражнения
- Здоровое питание после рака
- Скрининг и раннее выявление
- Курение
- Защита от солнца
- Программы
- Sunsmart: Дошкольное образование, начальная школа и часы вне школы
- Совершенствуйте свою долгую игру
- Табак для борьбы с табаком
- По теме
- Исследования
- По теме
- Исследования, которые мы проводим
- Исследования, которые мы финансируем
- Информация для исследователей
- Участие общества в исследованиях
- Быстрые ссылки
- Поиск по типу рака или теме
- Заявки на исследовательские гранты
- Научные достижения
- По теме
- Примите участие
- Как вы будете участвовать
- Станьте волонтером
- Работайте с нами
- Сбор средств для нас
- Станьте нашим партнером
- Акция с нами
- Делайте покупки у нас
- Быстрые ссылки
- Календарь событий
- Запросить обсуждение в Совете по борьбе с раком
- Поделитесь своей историей
- Признание сторонника
- Как вы будете участвовать
- Пожертвовать
- Пожертвовать сегодня
- Жертвовать ежемесячно
- Пожертвовать в память
- Оставить подарок в завещании
- Другие способы сделать пожертвование
- Информация о раке
- По типу рака
- Рак кишечника
- Рак крови
- Рак груди
- Рак легкого
- Меланома
- Рак простаты
- Посмотреть 26 других видов рака
- Общая информация
- Что такое рак?
- Когда вам впервые поставят диагноз
- Лечение рака
- Управление побочными эффектами
- Жилой колодец
- Практические вопросы
- Рак поздней стадии
- Чем мы можем вам помочь?
- Сиделки
- Семья и друзья
- Многоязычная информация о раке
- Школы и учителя
- Дополнительные ресурсы
- Книги о раке
- Подкаст: Дело о раке
- : Дело о запущенном раке
- Служба информации о раке
- Информация о раке для аборигенов и жителей островов Торресова пролива
Подкаст
- По типу рака
- Получить поддержку
- По теме
- Как справиться с раком
- Упражнения и рак
- Программа Pro Bono
- Услуги финансовой помощи
- Транспорт, проживание и помощь по дому
- Жизнь после лечения рака
- Уход за больным раком
- Работа и рак
- Вебинары
- По сообществам
- Аборигены и жители островов Торресова пролива
- По теме
Рак шейки матки (стадия)
Pathway Home
Население, охваченное руководством
Этот путь обеспечивает руководство по стадированию рака шейки матки.
Дата рассмотрения: апрель 2019 г.
Дата следующей проверки: апрель 2022 г.
Опубликовано: июль 2019 г.
Краткое руководство пользователя
Наведите курсор мыши на РОЗОВЫЕ текстовые поля внутри блок-схемы, чтобы вызвать всплывающее окно с характерными точками.
При нажатии на РОЗОВОЕ текстовое поле появится полный текст.
Относительный уровень излучения (RRL) каждого исследования изображений отображается во всплывающем окне.
Путь
Схема пути
Изображения
Галерея изображенийПримечание: изображения появятся в ближайшее время | ||
|---|---|---|
Очков обучения
Очков обучения
- Определение стадии рака шейки матки традиционно осуществляется с помощью клинической оценки и биопсии
- Было обнаружено, что визуализация позволяет лучше оценить степень заболевания и часто меняет лечение.Рекомендуются визуальные исследования, если они доступны
- МРТ — лучший метод визуализации для оценки размера, местоположения и инвазии первичной опухоли в параметрий, боковую стенку таза и прилегающие органы
- ПЭТ / КТ — лучший метод для оценки узловых и экстратазовых метастазов и рекомендуется пациентам с высоким риском поражения лимфатических узлов.
- Лечение ранних стадий рака шейки матки обычно хирургическое, тогда как химиолучевая терапия обычно показана при запущенном заболевании.
HS1
Рак шейки матки
- Во всем мире рак шейки матки остается четвертым по распространенности раком у женщин
- В настоящее время признано, что рак шейки матки является редким долгосрочным результатом стойкой инфекции нижних отделов половых путей одним из типов вируса папилломы человека (ВПЧ) высокого риска 1
- С момента введения официальных программ скрининга (мазок Папаниколау, а теперь и жидкостная цитология и тестирование на ВПЧ) и недавних программ профилактики с вакцинацией против ВПЧ заболеваемость и смертность от рака шейки матки в странах с высоким уровнем доходов снизились вдвое 2
- Большинство случаев сейчас происходит в странах с низким и средним доходом 1,2
- Рак шейки матки распространяется путем прямого распространения на параметрий, влагалище, матку и соседние органы.Он также распространяется через лимфатические сосуды к региональным лимфатическим узлам. Отдаленные метастазы в легкие, печень и кости — это позднее явление 1
- Точная стадия имеет решающее значение для определения наиболее подходящего лечения
- Международная федерация гинекологии и акушерства (FIGO) s
Шведская гинекологическая онкология и тазовая хирургия | Issaquah, Центр лечения рака штата Вашингтон,
Наша признанная на национальном уровне команда специализируется на онкологических гинекологических заболеваниях и комплексной гинекологии более 30 лет.Мы предлагаем гинекологическую онкологию, урогинекологию и поддержку тазового дна, а также комплексные услуги доброкачественной гинекологии пациентам на Тихоокеанском Северо-Западе и за его пределами. У нас есть офисы в Сиэтле и Иссакуа, а также мы принимаем пациентов в Рентоне, Редмонде и Белвью.
В нашей клинике работают шесть гинекологов-онкологов, которые специализируются на медицинской и хирургической помощи женщинам с гинекологическими злокачественными новообразованиями, а также имеют опыт малоинвазивной хирургии с использованием традиционной лапароскопии и хирургической системы да Винчи.
Мы успешно провели более 7000 роботизированных операций.
Наша клиника активно участвует в исследованиях, проводимых Гинекологической онкологической группой, Консорциумом онкологов Пьюджет-Саунд, программой SPORE Тихоокеанского консорциума по исследованию рака яичников в Центре исследований рака Фреда Хатчинсона, а также в различных исследованиях, инициированных исследователями и отраслью.
Вылеченные заболевания
- Гинекологические раковые заболевания, включая рак шейки матки, яичников / маточной трубы, влагалища, вульвы; рак эндометрия; саркома матки
- Гестационная трофобластическая болезнь
- Заболевания тазового дна, включая пролапс тазовых органов, недержание мочи, частое и неотложное мочеиспускание
- Миома
- Эндометриоз
- Боль в тазу
- Обильные менструации
- Нарушение менструального цикла
- Дисплазия шейки матки
- Предменструальный синдром
Процедуры и услуги
- Ежегодные медицинские осмотры
- Хирургия, включая урогинекологию и реконструктивную хирургию органов малого таза
- Оценка и лечение недержания мочи
- Управление предменструальным синдромом
- Абляция эндометрия матки
- Абляция эндометрия NovaSure®
- Хирургическая гинекология
- Гистерэктомия
- Миомэктомия
- Урология
- Минимально инвазивная хирургия, включая расширенную лапароскопическую и гистероскопическую хирургию, гистерэктомию da Vinci®, миомэктомию da Vinci®, резекцию эндометриоза da Vinci®
- УЗИ
- Консультации по лечению бесплодия
- Управление менопаузой
- Консультации по вопросам контрацепции
Подготовка к визиту
, чтобы помочь нам обеспечить вам лучший уход, принесите с собой следующие предметы:
- ID фотографии
- Список действующих лекарств
- Страховая карточка
- Информация о лечении и истории приема лекарств
.

 Рак имеет множество древовидных капилляров, имеющих анастомозы между собой.
Рак имеет множество древовидных капилляров, имеющих анастомозы между собой..jpg)
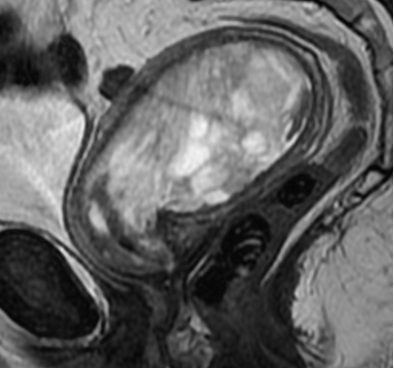 В анализах крови можно увидеть распад гепатоцитов и повышение уровня билирубина в крови – в несколько десятков раз больше нормы. Развивается интоксикация, может появиться асцит, желтизна кожи. Пациент страдает от постоянной усталости и сонливости.
В анализах крови можно увидеть распад гепатоцитов и повышение уровня билирубина в крови – в несколько десятков раз больше нормы. Развивается интоксикация, может появиться асцит, желтизна кожи. Пациент страдает от постоянной усталости и сонливости..bmp) В тяжелых случаях, если опухоль перекрывает или сдавливает извне кишечник, развивается кишечная непроходимость.
В тяжелых случаях, если опухоль перекрывает или сдавливает извне кишечник, развивается кишечная непроходимость. Из-за этого ткани, наоборот, становятся слишком плотными.
Из-за этого ткани, наоборот, становятся слишком плотными.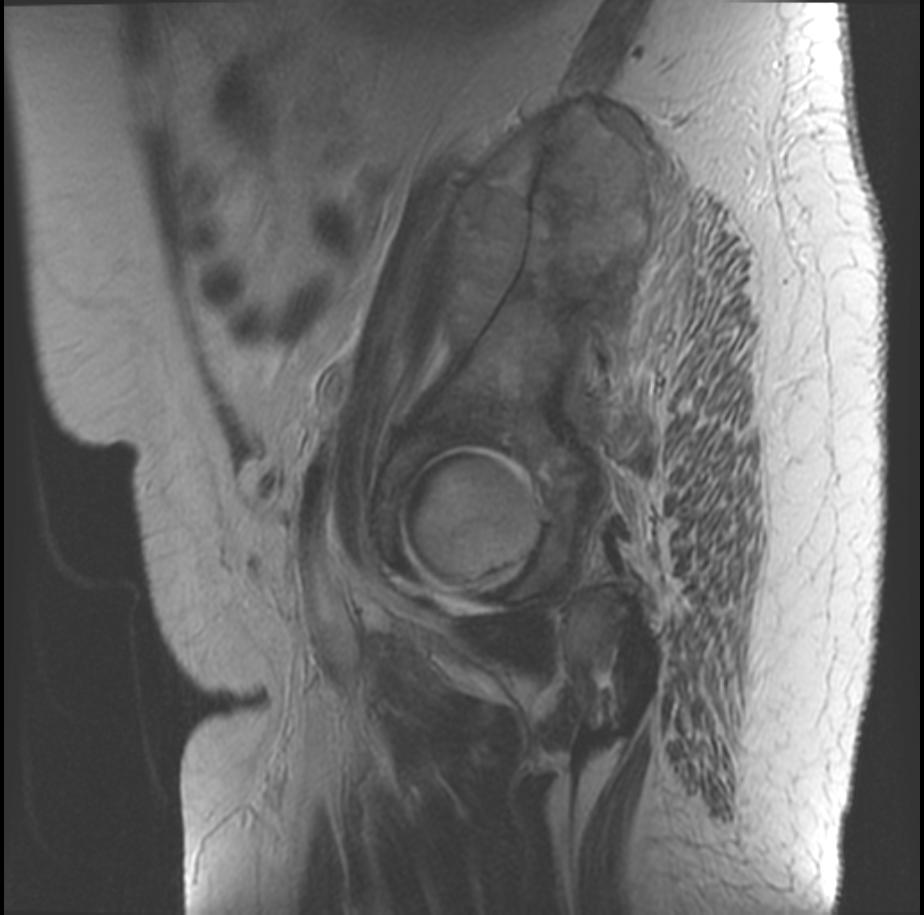 Объем операции зависит от размеров первичной опухоли и вторичных очагов, количества и расположения метастазов.
Объем операции зависит от размеров первичной опухоли и вторичных очагов, количества и расположения метастазов..jpg)