Патогенез респираторного дистресс-синдрома взрослых
Под влиянием этиологических факторов в легочных капиллярах, интерстициальной ткани легких скапливается большое количество активированных лейкоцитов и тромбоцитов. Предполагается, что они выделяют большое количество биологически активных веществ (протеиназ, простаглавдинов, токсических кислородных радикалов, лейкотриенов и др.), которые повреждают альвеолярный эпителий и эндотелий сосудов, изменяют тонус бронхиальной мускулатуры, реактивность сосудов, стимулируют развитие фиброза.
Под влиянием вышеназванных биологических веществ происходит повреждение эндотелия капилляров легких и альвеолярного эпителия, резко увеличивается сосудистая проницаемость, спазмируются легочные капилляры и повышается давление в них, наблюдается выраженное пропотевание плазмы и эритроцитов в альвеолы и интерстициальную ткань легких, развивается отек легких и ателектаз. Развитию ателектаза способствует также и вторичное снижение активности сурфактанта.
В результате названых процессов развиваются основные патофизиологические механизмы: гиповентиляция альвеол, шунтирование венозной крови в артериальное русло, нарушение соответствия между вентиляцией и перфузией, нарушение диффузии кислорода и углекислого газа.
 [11], [12], [13], [14], [15], [16], [17], [18], [19], [20]
[11], [12], [13], [14], [15], [16], [17], [18], [19], [20]
Патоморфология респираторного дистресс-синдрома взрослых
Респираторный дистресс-синдром взрослых развивается в течение времени от нескольких часов до 3 суток от начала воздействия этиологического фактора. Различают три патоморфологических фазы респираторного дистресс-синдрома взрослых: острую, подострую и хроническую.
Острая фаза респираторного дистресс-синдрома взрослых длится 2-5 суток и характеризуется развитием ингерстициального, а затем альвеолярного отека легких. В отечной жидкости содержатся белок, эритроциты, лейкоциты. Наряду с отеком выявляется поражение легочных капилляров и выраженное повреждение альвеолярного эпителия I и II типов. Повреждение альвеолоцитов II типа приводит к нарушению синтеза сурфактанта, вследствие чего развиваются микроателектазы. При благоприятном течении респираторного дистресс-синдрома взрослых через несколько дней острые явления стихают, отечная жидкость рассасывается. Однако такое благоприятное течение респираторного дистресс-синдрома взрослых наблюдается не всегда. У части больных респираторный дистресс-синдром взрослых переходит в подострую и хроническую фазу.
Подострая фаза характеризуется интерстициальным и бронхо-альвеолярным воспалением.
Хроническая фаза респираторного дистресс-синдрома взрослых — это фаза развития фиброзирующего альвеолита. В альвеолярно-капиллярной базальной мембране разрастается соединительная ткань, мембрана резко утолщается, уплощается. Наблюдается выраженная пролиферация фибробластов и усиленный синтез коллагена (его количество увеличивается в 2-3 раза). Выраженный интерстициальный фиброз может сформироваться уже через 2-3 недели. В хронической фазе наблюдаются также изменения в сосудистом русле легких — запустевание сосудов, развитие микротромбозов. В конечном итоге развиваются хроническая легочная гипертензия и хроническая дыхательная недостаточность.
 [21], [22], [23], [24], [25], [26], [27], [28], [29]
[21], [22], [23], [24], [25], [26], [27], [28], [29]
причины, симптомы, лечение и профилактика
Респираторный дистресс-синдром взрослых (РДСВ) впервые был подробно описан в 1967 году. До этого времени во врачебной практике встречалось аналогичное заболевание, которое фиксировалось у новорожденных детей на фоне дефицита сурфактанта. Однако в ходе исследований выяснилось, что подобная патология может быть и вторичной, то есть не возникать от рождения, а проявляться в более позднем возрасте. Таким образом, респираторный дистресс-синдром у детей и взрослых может проявляться в самые разные периоды. Также РДСВ часто называют отеком легких, или шоковым легким.

Это одна из самых тяжелых форм дыхательной недостаточности, которая в США ежегодно диагностируется у 150 000 пациентов. В других странах ситуация немногим лучше. Таким образом у 0,6% населения есть риск заполучить этот опасный недуг. Поэтому будет полезно узнать больше о респираторном дистресс-синдроме легких. Рассмотри фазы развития недуга, его признаки и симптоматику.
Острая фаза
Длительность этой стадии заболевания у взрослых людей, как правило, составляет не более 5 суток. В период острого респираторного дистресс-синдрома интерстициальная форма отека легких переходит в альвеолярную фазу. При этом в составе отечной жидкости обнаруживают белки, эритроциты и лейкоциты. Также происходит довольно серьезное повреждение капилляров легких. На фоне этого появляются микроателектазы.
Если острый респираторный дистресс-синдром у взрослых проходит в так называемой благоприятной форме, то через несколько дней отечная жидкость растворяется и наблюдается заметное улучшение самочувствия. Однако далеко не всегда все заканчивается на острой фазе. Иногда недуг перетекает в более серьезные формы.
Подострая и хроническая фазы
В некоторых случаях острый респираторный дистресс-синдром переходит в эти степени. Если говорить о подострой фазе, то в этот период у больных наблюдаются интерстициальные и бронхо-альвеолярные воспалительные процессы.
Если пациент не получает должного лечения или недуг развивается слишком стремительно, то наступает хроническая фаза, в процессе которой развивается фиброзирующий альвеолит. Мембраны уплотняются и утолщаются за счет быстро разрастающейся соединительной ткани. При этом количество коллагена увеличивается в несколько раз.
Если не предпринимать мер, то хроническая стадия наступает на 2-3 неделю с момента первого проявления недуга. Кроме этого, в этот период может развиться микротромбоз и запустевание сосудов. В свою очередь это приводит к легочной гипертензии и хронической дыхательной недостаточности.
Причины респираторного дистресс-синдрома в острой форме
Существует множество факторов, которые могут повлиять на развитие данной патологии. Чаще всего к РДС приводит попадание рвотных масс, пресной или соленой воды в легкие человека. К такому же результату приводит то, что больной на протяжении долгого времени вдыхал токсичные вещества (например, химикаты, соединения аммония и прочее).
Респираторный дистресс-синдром у взрослых может развиться на фоне легочных инфекций (пневмонии), воздействия радиации, эмболии артерий в легких, пневмоторакса и ушибов легкого.
Кроме этого, спровоцировать РДСВ может септический, травматический и другие виды шока. В случае отравления барбитуратами, ацетилсалициловой кислотой и героином также может наступить острая форма отека.
Острая форма заболевания может быть вызвана даже травмами или ожогами, а также инфекционными недугами (сепсисом, перитонитом и прочими).
РДСВ также может быть вызван:
- Панкреатитом.
- Эклампсией.
- Уремией.
- Инфарктом кишечника.
- Тепловым ударом.
- Гибелью плода внутри утробы.
- Артериальной эмболией.
- Трансплантацией легких.
Если некоторые участки легких наполняются жидкостью, то в них начинает происходить процесс газообмена. Наступает острая нехватка кислорода, разрушается альвеолярный эпителий и жидкость проникает в альвеолы. Подобная среда очень благоприятна для микробов. Поэтому при возникновении респираторного дистресс-синдрома в острой форме чаще всего наблюдается также и пневмония.
По каким признакам можно распознать РДСВ
В первую очередь стоит отметить, что легкие здорового взрослого человека весят порядка 380 г. Если речь идет о респираторном дистресс-синдроме, то в этом случае их масса увеличивается почти до 1 кг.
При произведении разреза можно заметить, как на месте среза образуется жидкость с пеной розоватого оттенка. Такие же компоненты можно найти в трахее и бронхах.
Поражения затрагивают практически все внутренние органы:
- Нарушается работа печени. В этом случае наблюдается повышение показателей билирубина и печеночных ферментов.
- Больной страдает от сердечно-сосудистых расстройств. Это проявляется в виде резко снижающегося АД. При этом может произойти развитие тахикардии, которая постепенно перейдет в брадикардию. Если лечения не следует, то происходит остановка сердца и пациент умирает.
- Нарушается работа почек. При почечной недостаточности могут также развиться желудочно-кишечные кровотечения.
Если больного удается спасти, то это еще не повод вздохнуть спокойно. Есть большой риск развития склеротических и диффузных воспалений. В этом случае одновременно может быть диагностирована пневмония, хронический бронхит, эмфизема, в некоторых случаях бронхоэктаз.
Из-за всех этих недугов увеличивается нагрузка на сердечные мышцы. Поэтому даже при временном излечении остается риск того, что больной погибнет.
Поэтому важно своевременно распознать патологию. Она развивается в четыре стадии. Рассмотрим их подробнее.
Первая стадия
Поначалу недуг развивается в скрытой форме. Как правило, в течение суток после возникновения недуга происходят изменения патогенетического и патофизиологического характера.
В этот период не наблюдается никакой симптоматики, которая заставила бы больного забеспокоиться и обратиться к врачу. Даже если он посетил специалиста, который назначил ему рентгенограмму, то на снимке не будет видно никаких изменений.

Единственный признак, который должен вызвать беспокойство – сильная отдышка. Человек начинает делать 20 дыханий в минуту и более. Такой синдром называется тахипноэ.
Последующее развитие
Вторая стадия респираторного дистресс-синдрома отличается первыми заметными проявлениями, которые появляются уже на второй день после того, как в организме человека начали происходить опасные изменения.
В первую очередь у больного диагностируется тахикардия, усиливается одышка. При прослушивании легких отчетливо слышны сухие хрипы рассеянного типа. Если на этом этапе последовать рекомендациям, респираторный дистресс-синдром можно обнаружить на рентгеновском снимке. Недуг проявляется в виде более ярко выраженного сосудистого рисунка. Больше всего усиление картины наблюдается в периферическом отделе.
Подобные изменения означают начало интерстициального отека легких. Некоторые врачи назначают дополнительно анализ газового состава крови. Однако на второй стадии недуга он может не показать серьезных отклонений. В редких случаях врач может обнаружить, что РаО2 совсем немного снизилось.
Третий период
В процессе развития данной стадии наблюдаются довольно ярко выраженные клинические проявления. Одышка человека начинает напоминать дыхательную недостаточность. При этом у больного сильно раздуваются крылья носа, также втягиваются и надуваются межреберные промежутки. Могут быть зафиксированы проявления диффузного цианоза. При прослушивании сердца специалист фиксирует глухие сердечные тоны и тахикардию. Уровень артериального давления стремительно падает.
Также на третье стадии могут наблюдаться сухие хрипы, жесткое дыхание. Если у пациента проявляется крепитация, то это свидетельствует о том, что жидкость уже начала выходить в альвеолы. Данные процесс может быть незначительным или более ярко выраженным.
Респираторный дистресс-синдром на третьей стадии легко обнаруживается при проведении рентгенографии. В этом случае на снимке будет четко виден отек легкого.
Терминальный период болезни
Четвертая стадия, получившая это название, проявляется в виде сильно прогрессирующей дыхательной недостаточности. При этом пациент начинает страдать от артериальной гипоксемии и гиперкапнии, также иногда происходит развитие метаболического ацидоза.

Если говорить о симптоматике, то она, как правило, проявляется в виде:
- Профузной потливости.
- Выраженной одышки и цианоза.
- Резкого падения АД (может дойти даже до коллапса).
- Глухости сердечных тонов, тахикардии или аритмии.
- Влажных хрипов, наблюдаемых в легких.
- Кашля, в процессе которого выделяется пенистая мокрота розового цвета.
При процедуре ЭКГ специалист может без труда заметить отклонения электрической оси, которая будет направлена вправо. Если провести рентгенограмму, то можно будет заметить явные признаки, указывающие на то, что на легочную артерию оказывается сильное давление. При этом наблюдается разбухание ее корпуса.
На четвертой стадии появляется полиорганная недостаточность. Почки работают со сбоями. Помимо всего прочего, специалист может обнаружить:
- Протеинурию.
- Повышенное содержание мочевины в анализах крови.
- Олигоанурию.
- Повышенное содержание креатинина в анализах крови.
- Микрогематурию.
Из-за нарушений работы печени проявляется легкая желтушность. При этом в крови значительно повышается объем лактатдегидрогеназы. Также недуг негативно сказывается на работе головного мозга. Пациенты отмечают повышенную заторможенность, частые головокружения, мигрени. Также может нарушиться кровообращение мозга.
Диагностика заболевания
Согласно данным исследователей Fisher и Foex, можно выделить несколько основных признаков, на которые обращают внимание специалисты при определении наличия недуга. При первичном осмотре врач обращает внимание на то, как пациент дышит. Если дыхание затрудненное и во время него наблюдается высокая ригидность грудной клетки, то больной направляется на рентген.
Также врач уточняет симптомы, свидетельствующие о возможном отеке легкого.
Стандартные программы обследования включают несколько этапов. Сперва требуется изучить данные общих анализов мочи и крови. После этого проводится электрокардиография и рентгенография. Если все свидетельствует о наличие респираторного дистресс-синдрома, клинические рекомендации также включают в себя проверку кислотно-щелочного баланса в организме пациента. Также может потребоваться более детальное изучение газового состава крови больного.
Исходя из этого, можно сказать, что диагностика недуга подразумевает целый комплекс исследований и прочих мероприятий.
Врач также может обнаружить, что в тканях легких снизилась прозрачность. Дополнительно рекомендуется проверить уровень артериального давления.
Лечение респираторного дистресс-синдрома
В первую очередь больной человек нуждается в срочной госпитализации. В отделении интенсивной терапии выполняются комплексные мероприятия, которые направлены на то, чтобы стабилизировать больного.
В обязательно порядке проводится терапия кислородом. Это необходимо для того, чтобы понизить уровень О2 в крови пациента. Для этого на больного надевается специальная кислородная маска. Если она не помогает и человек по-прежнему находится в критическом состоянии, он переводится на ИВЛ.
Однако, если пациент будет слишком долго находиться на искусственной вентиляции легких, это может спровоцировать фиброз легочных тканей. В этом случае они видоизменяются на более волокнистые и грубые. Подобное состояние может облегчиться только через несколько месяцев после отключения ИВЛ.
Если больной страдает от респираторного дистресс-синдрома, неотложная помощь также включает в себя мероприятия по нормализации процесса циркуляции крови в организме. Для в вену больного вводится инфузионный раствор. Объем состава должен быть подобран в индивидуальном порядке, в зависимости от показаний, полученных во время диагностических мер.
Если врач подозревает, что причиной недуга стала инфекция, то назначает курс антибиотиков широкого спектра действия. Очень часто требуется лечение с использование гормональных препаратов. Особенно это необходимо в той ситуации, когда речь идет об осложнениях аутоиммунных процессов.
Также важно следить за тем, чтобы у больного хорошо отходила мокрота. Поспособствовать этому процессу могут муколтические препараты.
Помимо этого, положительного результата можно достигнуть, пройдя курс физиотерапии. Чаще всего для этого используется вибрационный массаж.
Если лечение эффективное, то функции легких довольно быстро восстановятся. При этом могут быть незначительные последствия. В некоторых ситуациях никаких негативных последствий не наблюдается.
Что делать, если рвотные массы попали в легкие
В этом случае самостоятельно разрешить проблему не получится, поэтому необходимо обратиться за неотложной помощью. Только специалисты смогут выполнить интубацию и произвести мероприятия по отсасыванию рвотных масс из бронхов и трахеи больного.
Чтобы быть уверенными в том, что жидкости в легких не осталось, в желудок пациента вводится зонд. Благодаря ему врачи могут осмотреть его содержимое и защитить дыхательные пути от вероятных аспираций в будущем.
Если облегчить состояние пациента не удается, и РДВС все равно развивается, то в этом случае переходят к искусственной вентиляции легких и прочим терапевтическим мероприятиям, описанным выше.
Профилактические меры
Профилактика респираторного дистресс-синдрома заключается в том, что в первую очередь человек должен своевременно лечить все недуги, связанные с дыхательными путями. Если у пациента была пневмония, которую он запустил, то это может стать благоприятной средой для развития РДВС.
Также рекомендуется избегать факторов, которые могут спровоцировать этот опасный синдром. Это означает, что нужно держаться подальше от токсичных паров, источников радиоактивного излучения и т. д. Кроме этого, стоит защищать грудную клетку. Если она будет травмирована, то это также может повлечь за собой крайне неприятные последствия.
Если человеку проводят переливание крови, то нужно следить за тем, чтобы процедура была проведена строго по всем правилам. Кроме этого, состояние пациента должно строго контролироваться специалистом. Если что-то пошло не так, процедура прекращается.
В случае возникновения тревожной симптоматик, необходимо незамедлительно обращаться за неотложной помощью. При затрудненном дыхании или усиливающейся одышке не стоит терять драгоценное время.
Что такое острый респираторный дистресс-синдром — ОРДС?
Во многих случаях новая коронавирусная инфекция не вызывает симптомов или вызывает лишь незначительные. Когда заболевание проявляется серьезнее, у человека развивается пневмония, то есть воспаление легких. Это может привести к состоянию под названием «острый респираторный дистресс-синдром» (ОРДС). Если коротко, при ОРДС легкие повреждены из-за воспаления, они вмещают меньше воздуха, альвеолы схлопываются и кислород не может в нужном объеме попадать в кровь. В результате у человека появляется сильная одышка и до органов доходит меньше кислорода, чем нужно. ОРДС — основная причина смерти при новой коронавирусной инфекции.
Еще о кислороде в крови
По имеющимся данным, если у человека с COVID-19 развивается ОРДС, то обычно это происходит так: на шестой-седьмой день после появления симптомов возникает одышка, а на второй-третий день после этого — острый респираторный дистресс-синдром. Это происходит, по разным данным, в 3–17% случаев.
Риск, что пневмония закончится ОРДС, выше, если заболевший — человек старшего возраста, если он злоупотребляет алкоголем, курил раньше или курит сейчас, проходит химиотерапию или у него ожирение.
Правда, ОРДС возникает не только из-за пневмонии (хотя это основная причина), но и из-за других повреждений легких вплоть до тупой травмы груди. Такого рода состояние врачи стали замечать еще во времена Первой мировой войны, название у него появилось в 1967 году, а определение — только в 1994-м.
Главное, что человек чувствует при ОРДС, — одышка. Он не может договорить предложение без вдоха, ему не хватает воздуха. Но одышка часто бывает и при менее серьезных состояниях, которые, правда, могут постепенно достигнуть тяжести, которая будет определяться как ОРДС. Поставить точный диагноз помогает компьютерная томография (она в этом плане гораздо лучше обычной рентгенографии и тем более флюорографии) и оценка других показателей, касающихся работы легких.
Почему этот синдром особенно часто встречается при COVID-19
Новый коронавирус умеет попадать в клетки дыхательных путей, альвеол, сосудов, сердца, почек и желудочно-кишечного тракта. Хотя легкие все же страдают больше всего. Пораженные клетки производят множество копий коронавируса и в итоге погибают. Все это запускает и поддерживает воспалительный ответ иммунной системы.
В норме сама иммунная система со временем подавляет это воспаление, и человек выздоравливает. Но при инфицировании коронавирусом чаще, чем во многих других случаях, бывает, что тормозящие механизмы иммунной системы не срабатывают как надо. В худшем варианте развития событий это приводит к состоянию под названием «цитокиновый шторм». Тогда захватывается весь организм, и могут поражаться даже почки и сердце. И, конечно, кроме прочего, развивается ОРДС. Другими словами, в масштабных повреждениях может принимать участие уже не вирус, который запустил агрессивный ответ, а непосредственно иммунная система человека, которая вышла из-под контроля.
Справиться с ОРДС очень непросто
При ОРДС по-хорошему нужно решить две задачи: добиться того, чтобы уровень насыщения крови кислородом был достаточным и чтобы иммунная система перестала уничтожать легкие. Первая проблема изучена лучше второй, и решения там, можно сказать, есть.
Насыщение крови кислородом
Острый респираторный дистресс-синдром не всегда означает, что за человека дышит аппарат искусственной вентиляции легких (ИВЛ). На самом деле в определенных условиях можно обойтись другими методами, хотя все же стандартная тактика — ИВЛ. Правда, не всегда аппарат именно дышит за человека: бывает, он работает во вспомогательном режиме. Оставлять человека без такой помощи в надежде, что организм справится сам, довольно опасно. Кроме того, если человек умрет, то смерть его, вполне вероятно, будет мучительной.
Если стандартная версия ИВЛ не помогает, человека могут положить на живот, продолжая вентиляцию легких (это предлагает и Всемирная организация здравоохранения). Так, судя по всему, перераспределяется кровоток в легких, и кровь протекает по тем участкам, в которых кислород может в нее попасть.
При тяжелом ОРДС еще используют препараты для нейромышечной блокады и — редко — оксид азота. Хотя польза от этих препаратов вызывает споры. Российский Минздрав предлагает в этих случаях также использовать смесь гелия и кислорода, но в зарубежных рекомендациях ничего подобного нет, и оснований для применения такой тактики, судя по всему, тоже.
В крайнем случае можно использовать экстракорпоральную мембранную оксигенацию (ЭКМО), то есть пропускать кровь пациента через аппарат, который обогащает ее кислородом, забирает углекислый газ и возвращает ее человеку. Но такие аппараты редки и требуют большого количества специально обученного персонала. Кроме того, эффективность ЭКМО при новой коронавирусной инфекции под сомнением, хотя Всемирная организация здравоохранения предлагает рассмотреть такой вариант.
Налаживание работы иммунной системы
Что касается работы иммунной системы, сейчас есть средства, которые, предположительно, могут сработать точечно и повлиять на нужные механизмы. Но, как обычно бывает в случае COVID-19, достаточно хороших исследований еще нет. При похожих состояниях — когда иммунная система ведет себя агрессивно — иногда назначаются некоторые моноклональные антитела (например, тоцилизумаб). Они могут снижать уровень веществ, участвующих в процессе воспаления. Есть небольшие работы, которые показывают эффективность тоцилизумаба, но пока нет по-настоящему надежных исследований, которые бы показывали эффективность этого подхода при новой коронавирусной инфекции. По всей видимости, если он и работает, то в тяжелых случаях, но при этом до развития ОРДС.
Более грубое вмешательство может привести к распространению вируса. Поэтому, например, глюкокортикоиды, которые подавляют работу иммунной системы, рекомендуют использовать только в крайних случаях, и то не все организации.
С этим синдромом есть еще одна проблема, которая делает новый коронавирус особенно опасным
Даже если человек пережил ОРДС, это не значит, что он станет прежним и в психическом, и в физическом смысле. Примерно у 40% бывших пациентов в той или иной степени нарушается мышление. Возможно, это связано с тем, что какое-то время мозг получал недостаточно кислорода. У таких людей чаще бывают депрессия, тревога и посттравматическое стрессовое расстройство. Части из них сложнее выдерживать прежние физические нагрузки, а легкие обычно работают хуже, чем раньше.
Источник: https://meduza.io/feature/2020/05/04/osnovnaya-prichina-smerti-pri-covid-19-ostryy-respiratornyy-distress-sindrom-ob-yasnyaem-chto-eto-takoe-i-pochemu-on-tak-opasen
Острый респираторный дистресс-синдром (ОРДС) — это некардиогенный отек легких и синдром диффузного воспаления легких, которым часто осложняются критические заболевания. Диагноз ОПДС основан на 3 критериях:
- Острое начало (в течение 1 недели)
- Двусторонние затемнения на рентгене органов грудной клетки
- Соотношение PaO₂/FiO₂ (артериальный к вдыхаемому кислороду) ≤300 на положительном давлении в конце выдоха (PEEP) или непрерывном положительном давлении в дыхательных путях (CPAP) ≥5 см H₂O.
Если нет факторов риска для ОРДС, то следует исключить острый отек легких в результате сердечной недостаточности.
Этиология
Много различных состояний могут привести к ОРДС, хотя сепсис является наиболее распространенной причиной, обычно легочного происхождения (например, пневмония). Другие состояния, связанные с ОРДС включают аспирацию, ингаляционные травмы, острый панкреатит, травмы, ожоги, ушиб легких, повреждение легких после гемотрансфузий, искусственное кровообращение, жировую эмболию, распространенную внутрисосудистую коагуляцию, и данные о передозировке препаратами.
Патофизиология
Патофизиология ОРДС является сложной и не полностью изученной. В начале развития ОРДС первичным патологическим звеном является диффузное альвеолярное повреждение, хотя это не выражено одинаково у всех больных. Диффузное альвеолярное повреждение приводит к повреждению альвеолярно-капиллярной мембраны, состоящей из альвеолярных пневмоцитов I и II типа и капиллярных эндотелиальных клеток. Затем альвеолярные воздушные пространства наполняются белковой средой, воспалительными клетками (нейтрофилами и активированными альвеолярными макрофагами) и воспалительными медиаторами, включая провоспалительные цитокины, липидные медиаторы и окислители. Эпителиальная травма может быть тяжелой,с некрозом и отшелушиванием клеток I типа, обнажающих базальную мембрану.
Осаждение фибрина происходит вдоль оголенной базальной мембраны, что приводит к гиалиновым мембранам, которые характерны для диффузного альвеолярного повреждения. Повреждение клеток типа II и наводнение альвеол вносят свой вклад в дисфункцию сурфактанта. Далее, механическая вентиляция с высоким давлением и высокими объемами может нанести вред легким, способствуя каскаду провоспалительных цитокинов. На ранней стадии ОРДС клинически проявляется как гипоксемическая острая дыхательная недостаточность с повышением альвеолярноартериального кислородного градиента и плохого комплаенса легких.
Одновременно может возникнуть полиорганная недостаточность, особенно если основной причиной ОРДС является сепсис. Дисфункция правого желудочка также является распространенной и связана с худшим исходом. После острого начала альвеолярного отека и воспаления у некоторых пациентов происходит быстрое разрешение и возвращение к нормальной гистологии и функции легких.
Жидкость, составляющая отек легких, очищается активным транспортом натрия и хлорида через альвеолярный эпителий. У других пациентов, ранняя экссудативная воспалительная стадия прогрессирует в фибропролиферативную фазу. На этом более позднем этапе в легком развивается организованная фиброзная ткань и происходит осаждение коллагена, что приводит к необратимому и иногда катастрофическому фиброзу легких. Эта фаза характеризуется постоянной дыхательной недостаточностью, высокой минутной вентиляцией и плохим комплаенсом легких.
Диагностика
Поскольку диагноз ОРДС основан на клинических критериях, а не на патологическом диагнозе, вариант ОРДС следует рассматривать у всех пациентов с тяжелыми заболеваниями. Около 40% пациентов, которые удовлетворяют критериям для ОРДС, никогда не ставят диагноз.
Если у пациентов появляются двусторонние инфильтраты на рентгеновских снимках грудной клетки, у них может быть или развиваться ОРДС Важность оценки пациентов по поводу развития ОРДС обусловлена прежде всего преимуществами выживания, полученными при вентиляции с низким дыхательным объемом и ограничением вентиляции по давлению.
Анамнез
История должна быть направлена на определение наличия основного состояния, связанного с ОРДС, такого как сепсис, пневмония, аспирация содержимого желудка, панкреатит, переливание крови или тяжелая травма. Основная причина может быть важным фактором, определяющим результат; пациенты с ОРДС в связи с сепсисом, как правило, имеют самую высокую смертность. Специфические методы лечения, направленные на основную причину, оправданы с особым вниманием к идентификации и лечению источника в контексте сепсиса.
Симптомы, которые указывают на ОРДС, включают острое начало одышки и гипоксию, приводящую к острой дыхательной недостаточности, и кашель с отхаркиванием пенистой мокроты (признаком отека легких). История также должна содержать информацию, которая помогла бы предположить альтернативный ОРДС диагноз, такой как отек легких, вторичный по отношению к сердечной недостаточности, диффузное альвеолярное кровотечение изза легочного васкулита, коллагеновые заболевания сосудов или острая эозинофильная пневмония.
Исследование
При физикальном осмотре пациенты с ОРДС имеют острую гипоксическую дыхательную недостаточность, которая требует высоких концентраций кислорода и/или ПДКВ для поддержания сатурации кислорода> 90%. Пиковое давление вдоха и положительное давление в конце выдоха также увеличены. Аускультация легких может показать базальные или диффузные хрипы. Особое внимание следует уделять проверке на выявление источника инфекции, если подозревается, что сепсис является основной причиной ОРДС.
Основные тесты включают анализ газов артериальной крови для расчета соотношения PaO₂/ вдыхаемого кислорода. При скрининге на ОРДС можно также использовать соотношение насыщения кислородом к фракции вдыхаемого кислорода (SpO₂ / FiO₂) до тех пор, пока SpO₂ будет меньше 97% (ниже плато на кривой диссоциации оксигемоглобина). Было показано, что коэффициент SpO₂/FiO₂ 315 коррелируют с PaO₂/FiO₂ 300.
Использование коэффициента SpO₂/FiO₂ идентифицирует пациентов с аналогичными клиническими исходами,что и у пациентов с использованием соотношения PaO₂/FiO₂.
Рентгенография органов грудной клетки должна быть выполнена для поиска двусторонних инфильтратов, которые согласуются с отеком легких и не полностью объясняются ателектазом или легочным выпотом. Уровни мозгового натрийуретического пептида (МНП) следует учитывать, если сердечная недостаточность является потенциальной причиной двусторонних инфильтратов на рентгенограмме. МНП ниже, чем 100 нг/Л (100 пикограмм/мл) указывают на малую вероятность сердечной недостаточности, тогда как уровень МНП > 500 нг/Л (> 500 пикограмм/мл) указывает на то, что она вероятна. Эхокардиограмма должна быть сделана, если сердечная недостаточность по-прежнему является возможным диагнозом после того, как уровень МНП известен, особенно если нет факторов риска для ОРДС. Если МНП и эхокардиограмма являются неубедительными, катетеризация легочной артерии (для оценки конечного диастолического давления левого желудочка) может быть полезна для дифференциации сердечной недостаточности от ОРДС. Однако, рутинная катетеризация легочной артерии у всех пациентов не показана.
Для исследования наличия сепсиса следует проводить исследования культур крови, мокроты и мочи. Бронхоальвеолярный лаваж (БАЛ) или эндотрахеальная аспирация для окраски и культур по Граму также рекомендуется у пациентов с ОРДС, если есть подозрение на пневмонию и у тех, у кого нет уточненного предрасполагающего состояния.
БАЛ также может быть полезен для выявления других причин острой дыхательной недостаточности с двусторонними легочными инфильтратами, которые имитируют ОРДС, такие, как диффузное альвеолярное кровотечение или острая эозинофильная пневмония. Лучший диагностический тест — открытая биопсия легких. Она обычно не выполняется у критически больных пациентов из-за высокого риска заболеваемости и смертности, но может быть полезна при устранении продолжительной диагностической неопределенности.
Тесты на липазу и амилазу сыворотки следует проводить у пациентов с подозрением на острый панкреатит.
Компьютерная томография (КТ) грудной клетки обычно не требуется для диагностики или лечения ОРДС. Метод КТ более чувствителен, чем простой рентген, и может быть полезным в некоторых случаях для диагностики пневмонии или заболеваний легких. КТ-сканирование показало, что ОРДС влияет на паренхиму легкого гетерогенно, при этом наиболее затронуты зависимые части легкого. Тем не менее, рутинное КТ-сканирование грудной клетки при ОРДС для оценки неоднородности инфильтратов в настоящее время не показано.
Факторы риска
- Сепсис
- Сепсис является наиболее распространенным основной причиной ОРДС и обычно имеет легочное происхождение. Распространенность ОРДС у пациентов с сепсисом находится между 6% и 7%, но значительно выше у больных с септическим шоком. Считается, что системная активация воспаления и коагуляции приводит к косвенному повреждению альвеолярно-капиллярной мембраны.
- Аспирация
- Аспирация желудочного содержимого является распространенной причиной ОРДС. Примерно одна треть госпитализированных пациентов с предшествующей аспирацией склонны к ОРДС. Считается, что аспирация причиняет прямой ущерб альвеолярному эпителию и альвеолярно-капиллярной мембране.
- Пневмония
- Пневмонии от любого источника (бактериальные, вирусные, грибковые, паразитарные) являются распространенной причиной ОРДС. Полагают, что непосредственное повреждение возбудителем и воспалительным ответом на возбудитель является ответственным механизмом.
- Тяжелая травма
- Примерно у 7-10% пациентов с тяжелыми травмами развивается ОРДС. Потенциальные механизмы включают косвенные травмы от раннего геморрагического шок или позднее начало полиорганной недостаточности. Контузии легких увеличивают риск ОРДС, как и переломы длинных костей, аспирации и множественные переливания компонентов крови.
- Переливания крови
- Множественные переливания компонентов крови связаны с ОРДС.
- Связанное с переливаниями острое повреждение легких (TRALI) может также развиваться после переливания 1 единицы любого компонента, содержащего плазму крови. Предлагаемые механизмы TRALI включают активацию нейтрофилов реципиента путем распознавания донор-антител эпитопами нейтрофилов реципиента или биологически активных липидов, высвобождаемых из сохраненных эритроцитов.
- Трансплантация легких
- ОРДС, также известный как первичная дисфункция трансплантата, происходит у от 10% до 25% пациентов после трансплантации легких. Считается, что механизм состоит в повреждении из-за ишемической реперфузии.
- Факторы риска для ОРДС (первичная дисфункция трансплантата) после трансплантации легких включают курение донора, более высокий уровень FiO₂ в аллотрансплантате при реперфузии, использование искусственного кровообращения, индекс массы тела реципиента (ИМТ) и легочную артериальную гипертензию у донора или реципиента.
- Панкреатит
- Хотя ОРДС не очень хорошо изучен, вероятно, он встречается у от 10% до 20% пациентов с острым панкреатитом. В одном исследовании лечение больных с острым панкреатитом октреотидом снизило частоту ОРДС.
- История злоупотребления алкоголем
- Злоупотребление алкоголем ассоциируется с увеличением числа случаев ОРДС у взрослых с септическим шоком.
- Считается, что механизм состоит в истощении эндогенных антиоксидантов.
- Ожоги и вдыхание дыма
- ОРДС встречается после ожогов и вдыхания дыма, заболеваемость среди механически вентилируемых больных с ожогами в одном исследовании 40%.
- Утопление
- ОРДС встречается после значительных эпизодов утопления (классы 3-6). Эти пациенты обычно восстанавливаются гораздо быстрее, чем с другими причинами ОРДС.
Дифференциальная диагностика
| Заболевание | Дифференциальные признаки/симптомы | Дифференциальные обследования |
|
| |
|
| |
|
|
|
|
|
|
|
|
Диагностические критерии
Берлинская модификация определений Американского европейского комитета консенсусов (AECC)
В 2012 году были внесены незначительные изменения в определения AECC ОРДС (называемое «Берлинским определением»). Диагноз ОРДС может быть поставлен, если пациент соответствует всем следующим критериям:
- Острое начало (в течение 1 недели от известного клинического случая)
- Двусторонние затемнения на рентгенограмме органов грудной клетки (не объяснимые выпотом, коллапсом или узлами)
- Дыхательная недостаточность, не полностью объяснимая сердечной недостаточностью или перегрузкой жидкостью (объективная оценка, такая как эхокардиограмма, рекомендована, если нет факторов риска).
Степени тяжести ОРДС
- Легкая: PaO₂/FiO₂ 200-300 с PEEP или CPAP ≥5 см H₂O
- Средняя: PaO₂/FiO₂ от 100 до 200 с PEEP ≥5 см H₂O
- Тяжелая: PaO₂/FiO₂ ≤100 с PEEP ≥5 см H₂O.
Лечение
Цели лечения пациентов с ОРДС — поддерживающая терапия и протективная стратегия вентиляции легких с использованием низких дыхательных объемов для ограничения конечного давления плато. Если подозреваемая основная причина ОРДС — инфекция, то источник следует идентифицировать и контролировать, а антибиотики начинать немедленно. В противном случае ближайшими целями являются поддержка и профилактика осложнений.
Смертность от ОРДС в основном связана не с дыхательной недостаточностью. Большинство пациентов умирают от основной причины ОРДС, вторичных инфекций, недостаточности других органов, основных сопутствующих заболеваний или осложнений длительной госпитализации.
Оксигенация и вентиляция
Насыщение кислородом должно поддерживаться между 88 % и 95 %, что обычно требует искусственной вентиляции легких с титрованием фракции вдыхаемого кислорода (FiO₂). Иногда пациенты могут проходить лечение неинвазивной вентиляцией, но частота неудач в таких случаях высока, и большинство из них потребует эндотрахеальной интубации и механической вентиляции. Раннее использование высокого потока кислорода через носовые канюли у больных с острой гипоксемической дыхательной недостаточностью может также улучшить клинические исходы, но это не было изучено в контексте ОРДС. Вентилятор-ассоциированное повреждение легких может быть ограничено использованием дыхательных объемов, ограничением по давлению плато при протективной стратегии вентиляции. Такая терапия показала снижение смертности. Дыхательный объем 4 мл/кг-8 мл/кг на прогнозируемый вес тела должен использоваться для поддержания давление вдоха < 30 см H₂O.
Прогнозируемая масса тела для мужчин рассчитывается как 50 + 0,91 × (сантиметров высоты минус 152,4), а для женщин — 45,5 ± 0,91 × (сантиметров высоты минус 152,4). Если давление плато составляет > 30 см H₂O, то, при необходимости, дыхательный объем должен быть снижен до 5 мл/кг или до 4 мл/кг.
Положительное давление в конце выдоха (PEEP) и FiO₂ следует титровать с использованием установленных таблиц титрования PEEP. Хотя использование таблиц титрования PEEP с более высокими уровнями PEEP не улучшает выживаемость, имеющиеся данные свидетельствуют о том, что более высокие уровни PEEP безопасны и могут улучшить оксигенацию у некоторых пациентов.
Индивидуальное титрование PEEP (а не использование таблицы титрования PEEP) не рекомендуется. Большое рандомизированное исследование индивидуального титрования PEEP и рекрутинг-маневра по сравнению с титрованием PEEP и FiO₂ с использованием установленных протоколов показало увеличение смертности с помощью индивидуального подхода к титрованию PEEP / рекрутинг-маневра. Прон-позиция может улучшить оксигенацию у пациентов с ОРДС и, как было показано, снижает смертность у пациентов с тяжелым ОРДС (PaO₂/FiO₂ < 150).
Учитывая потенциальные осложнения прон-позиции, в том числе отек лица, пролежни и смещение катетеров и эндотрахеальных трубок, прон-позицию следует рассматривать только у пациентов с тяжелым ОРДС (PaO₂/FiO₂ < 150).
Респираторный ацидоз, который является распространенным осложнением вентиляции с недостаточным дыхательным объемом, корригируется путем увеличения частоты дыхания. Хотя неизвестно какой уровень респираторного ацидоза вреден для пациентов с ОРДС, пермиссивная гиперкапния часто допускается из-за недостаточной вентиляции дыхательных путей. Однако тяжелая гиперкапния независимо связана с более высокой смертностью в ОИТ.
Нормокапния часто не может быть достигнута (и не должна быть целью). Клинические рекомендации рекомендуют поддерживать артериальный рН от 7,30 до 7,45, но исследования показывают, что пациенты, которые проходят пермиссивную гиперкапнию, могут переносить рН крови до 7,15. Инфузии бикарбоната могут быть назначены при pH ниже 7,15.
Рефрактерная гипоксемия
У пациентов с рефрактерной гипоксемией, несмотря на FiO₂ 1,0 и высокий уровень PEEP, следует учитывать методы для оксигенации для лечения.
- 1. Нервно-мышечный паралич
Нервно-мышечный паралич улучшает синхронность вентилятора у пациента и часто улучшает оксигенацию. В рандомизированном исследовании у пациентов с тяжелым ОРДС (соотношение PaO₂/FiO₂ < 150) 48 часов нервно-мышечного паралича с цисатракурием улучшали кислород и уменьшали смертность в скорректированном анализе без увеличения пареза, связанного с госпитализацией.
Нейромышечный паралич следует начинать, когда адекватная оксигенация (насыщение кислородом более 88 % до 95 %) не может быть достигнута, несмотря на вентиляцию с низким дыхательным объемом и адекватную седацию, особенно если есть асинхронность вентилятора и пациента. Прерывистые дозы паралитиков могут использоваться так же эффективно, как непрерывная внутривенная инфузия. Если пациент находится на непрерывной внутривенной инфузии миорелаксантов, должен быть использован нейромышечный мониторинг реакции подергивания мышечной ткани на препарат.
- 2. Ингаляционный оксид азота и ингаляционный простациклин
Ингаляционный оксид азота может улучшить оксигенацию у пациентов с ОРДС, но не повышает смертность и связан с острой почечной недостаточностью, и поэтому его следует использовать только как спасительную терапию для рефрактерной гипоксии. Ингаляционный простациклин легче вводить, чем ингаляционный оксид азота, а также он имеет потенциал для улучшения оксигенации в ОРДС посредством лучшего соответствия вентиляционно-перфузионного соотношения. Однако в настоящее время нет опубликованных крупных рандомизированных контролируемых исследований ингаляционного простациклина; таким образом, его следует использовать осторожно и только как спасительную терапию.
- 3. Экстракорпоральная мембранная оксигенация
В некоторых центрах оксигенация экстракорпоральная мембранная оксигенация (ЭКMO) используется у пациентов с глубокой рефрактерной гипоксией. В одном рандомизированном контролируемом исследовании перевод пациентов с тяжелым ОРДС в медицинский центр третичного уровня, который мог бы обеспечить ЭКMO наряду со стандартизованным подходом к клиническому лечению ОРДС, привел к улучшению результатов, хотя не все переведенные пациенты получали ЭКMO.
- 4. Высокочастотная осцилляторная вентиляция
Хотя рутинное использование высокочастотной осцилляторной вентиляции (HFOV) при ОРДС от средней до тяжелой степени, как было показано, не является полезным, или возможно вредоносным, HFOV может по-прежнему играть роль спасительной терапии для пациентов с тяжелым ОРДС и рефрактерной гипоксией, поскольку использование HFOV часто улучшает оксигенацию. Рутинное использование ВЧ ИВЛ не рекомендуется.
Консервативное внутривенное введение жидкости
Баланс жидкости пациента должен поддерживаться отрицательным или нейтральным (при условии, что пациент не пребывает в шоке). Центральная линия рекомендуется для измерения центрального венозного давления (ЦВД) с регулярными оценками баланса жидкости. Цель заключается в том, чтобы держать ЦВД < 4 см H₂O. Рутинное использование катетера легочной артерии (для измерения давления заклинивания легочной артерии) не рекомендуется, так как его введение связано с большими осложнениями, чем с центральной линией.
Консервативная стратегия введения жидкости уменьшала продолжительность механической вентиляции, но не влияла на смертность в большом клиническом исследовании у пациентов с ОРДС, которые не были в шоке.
Антимикробные препараты
У пациентов, у которых есть инфекционная причина ОРДС (например, пневмония или сепсис), важно быстро начать введения противомикробных препаратов. Эмпирические антибиотики, нацеленные на предполагаемую инфекцию, следует использовать как можно скорее после получения соответствующих посевов, включая кровь, мокроту и мочу. Противовирусные или противогрибковые препараты могут быть подходящими у пациентов с подозрением на вирусные или грибковые инфекции. Как только станут известны результаты посевов, можно будет подобрать антибиотики, которые действуют на определенный микроорганизм. Не существует никаких доказательств в поддержку использования антибиотиков у пациентов, имеющих ОРДС без инфекции.
Симптоматическая терапия
Стандартный поддерживающий уход за критически больными пациентами включает профилактику тромбоза глубоких вен, контроль уровня глюкозы в крови, профилактику стресс-индуцированного желудочно-кишечного кровотечения, гемодинамическую поддержку для поддержания среднего артериального давления > 60 мм рт. ст и переливание эритроцитов у больных с Hb < 70 г/Л (< 7 g/dL). Питание должно проводиться энтерально, если это возможно.
В крупном рандомизированном исследовании у 1000 пациентов с ОРДС низкодозированное энтеральное питание в течение первых 5 дней ОРДС имело сходные клинические результаты по сравнению с полным калорийным питанием.
Дополнительное питание с омега-3 жирными кислотами и антиоксидантами не рекомендуется. Ингаляционные или внутривенные бета-адренергические агонисты для облегчения очищения альвеолярной жидкости и разрешения отека легких не рекомендуются. Было показано, что раннее или позднее введение кортикостероидов не снижает смертность у пациентов с ОРДС, и их рутинное использование не рекомендуется.
Лекция для врачей «Острый респираторный дистресс-синдром». Лекцию для врачей проводит Научный Клинический Центр ОАО «РЖД».
РЕСПИРАТОРНЫЙ ДИСТРЕСС-СИНДРОМ ВЗРОСЛЫХ
Респираторный дистресс-синдром взрослых — острая дыхательная недостаточность, возникающая при различных острых повреждениях лёгких и характеризующаяся некардиогенным отёком лёгких, нарушениями внешнего дыхания и гипоксией. Респираторный дистресс-синдром взрослых характеризуется наличием двусторонней лёгочной инфильтрации на рентгенограмме в сочетании со снижением отношения раО2 к FiO2 ниже 200 и отсутствием повышенного давления заклинивания лёгочных капилляров или давления в левом предсердии.
ЭТИОЛОГИЯ
Респираторный дистресс-синдром взрослых наблюдают при различных острых процессах, прямо или опосредованно поражающих лёгкие (при бактериальных или вирусных пневмониях, сепсисе, аспирации содержимого желудка, травме грудной клетки, длительном или глубоком шоке, ожогах, жировой эмболии сосудов, утоплении, кислородной интоксикации, остром геморрагическом панкреатите). Избыток механических примесей и биологически активных веществ крови, способных привести к поражению лёгких, наблюдают при массивных инфузиях, искусственном кровообращении, нарушении реологических свойств крови и агрегации тромбоцитов.
ПАТОГЕНЕЗ
Активированные лейкоциты и тромбоциты скапливаются в виде агрегатов в капиллярах лёгких, интерстиции и альвеолах, выделяя цитотоксические вещества, стимулирующие развитие фиброза и изменяющие реактивность бронхов и сосудов. Происходит повреждение эндотелия лёгочных капилляров и эпителия альвеол, пропотевание плазмы и крови в интерстициальное и альвеолярное пространства, что в конечном итоге приводит к заполнению альвеол жидкостью и к их ателектазу (последнему способствует также снижение выработки сурфактанта). Через 72 ч базальная мембрана покрывается пролиферирующими пневмоцитами II типа (синтезирующими сурфактант), cкопление белков плазмы, клеточный детрит и фибрин формируют в интерстициальном пространстве гиалиновые структуры. В последующие 3-10 сут альвеолярная перегородка утолщается в связи с пролиферацией фибробластов и усиленным синтезом коллагена, гиалиновые структуры начинают перестраиваться с формированием фиброза интерстициальной ткани. В дальнейшем происходит быстрое накопление коллагена, что приводит в течение 2-3 нед к тяжёлому интерстициальному фиброзу. Эти патологические изменения обусловливают низкую растяжимость лёгких, лёгочную гипертензию, падение функциональной остаточной ёмкости, неравномерность вентиляционно-перфузионных отношений и гипоксемию.
Звенья патогенеза респираторного дистресс-синдрома взрослых окончательно не установлены, но существует мнение о преобладающем значении активации системы комплемента, привлекающей нейтрофилы в лёгочные капилляры. Адгезия нейтрофилов к эндотелию сосудов вызывает высвобождение токсических субстанций, повреждающих эндотелий.
КЛИНИЧЕСКАЯ КАРТИНА И ДИАГНОСТИКА
Первые клинические симптомы появляются через несколько часов после действия повреждающего фактора — возникает одышка с частым поверхностным дыханием, гипоксемия. Развёрнутая картина респираторного дистресс-синдрома становится очевидной в течение 24-48 ч. Возможны цианоз или пятнистость кожи, не всегда исчезающие при ингаляции кислорода. При сборе анамнеза (чаще при опросе родственников) необходимо выявить заболевание или состояние, приведшее к развитию респираторного дистресс-синдрома. К ним относят перенесённую травму, операцию, приём ЛС, гемотрансфузии, сепсис с первичным очагом любой локализации, аспирацию желудочного содержимого, повышение активности печёночных ферментов или уровня креатинина крови, панкреатит.
При аускультации могут выявляться влажные или разнообразные сухие хрипы, но иногда аускультативная картина остаётся нормальной. В условиях ИВЛ исследование больных, находящихся в критическом состоянии, выполнить трудно, и оно может вводить в заблуждение.
ЛАБОРАТОРНЫЕ И СПЕЦИАЛЬНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ
• Для контроля за состоянием пациента необходимо проведение общего анализа крови, определение уровней электролитов плазмы крови, азота, мочевины и креатинина крови. В это время предположительный диагноз можно поставить с помощью срочного анализа газового состава артериальной крови и рентгенографии грудной клетки. Первый метод выявляет вначале острый дыхательный алкалоз: очень низкое pаО2, нормальное или пониженное pаСО2 и повышенный pH. Даже в тех случаях, когда больной вдыхает газовую смесь с высокой концентрацией кислорода, pаО2 нередко остаётся крайне низким.
• Рентгенологически обычно определяют картину диффузной двусторонней инфильтрации альвеол, сходную с острым кардиогенным отёком лёгких, но тень сердца, как правило, остаётся нормальной (см. рис. 28-2). Рентгенологические изменения часто на много часов отстают от функциональных, так что гипоксемия может казаться непропорционально тяжёлой в сравнении с видимым на рентгенограмме грудной клетки отёком.

Рис. 28-2. Рентгенограмма больного респираторным дистресс-синдромом взрослых (из: http://www.medscape.com).
• При подозрении на сердечную недостаточность в специализированном учреждении следует ввести в лёгочную артерию катетер Суона-Ганца для определения давления заклинивания лёгочных капилляров: низкое давление заклинивания лёгочной артерии (менее 15 мм рт.ст.) характерно для респираторного дистресс-синдрома, высокое (более 18 мм рт.ст.) — для сердечной недостаточности (см. главу 11 «Сердечная недостаточность»).
ТЕЧЕНИЕ
Выделяют четыре фазы течения респираторного дистресс-синдрома взрослых.
• Фаза острого повреждения — объективные изменения отсутствуют.
• Латентная фаза возникает через 6-48 ч после воздействия причинного фактора, характеризуется тахипноэ, гипоксемией и гипокапнией, респираторным алкалозом. Типично увеличение альвеолярно-капиллярного градиента pаО2.
• Фаза острой лёгочной недостаточности характеризуется тахипноэ, рассеянными влажными мелкопузырчатыми или сухими хрипами. Кроме того, возникает снижение эластичности лёгочной ткани. На рентгено грамме органов грудной клетки — пятнистые диффузные двусторонние облаковидные инфильтраты.
• Фаза внутрилёгочного шунтирования (прохождение крови через капилляры невентилируемых отёчных участков альвеолярной ткани): гипоксемия, неустранимая ингаляцией кислорода, метаболический и респираторный ацидоз, гипоксемическая кома.
ЛЕЧЕНИЕ
Принципы лечения респираторного дистресс-синдрома взрослых не зависят от этиологии синдрома. Больной нуждается в экстренной госпитализации, поскольку состояние считают неотложным.
• На догоспитальном этапе при явной дыхательной недостаточности и отсутствии диагностических данных следует обеспечить дыхание кислородом.
• Даже при сомнениях в диагнозе необходимо устранить угрожающую жизни гипоксемию, используя газовые смеси с высоким содержанием кислорода, и регулярно определять газовый состав артериальной крови для оценки адекватности лечения.
nПри ЧДД 30 в мин показана неотложная интубация для продолжения оксигенотерапии и проведения ИВЛ с положительным давлением в дыхательных путях на выходе. Вместо интубации можно применять методику ИВЛ с постоянным положительным давлением посред ством маски у больных с лёгким или среднетяжёлым течением респираторного дистресс-синдрома. ИВЛ с постоянным положительным давлением с помощью маски не показано больным с нарушенным сознанием из-за опасности аспирации.
nПоказаниями к переводу на самостоятельное дыхание являются устойчивое улучшение лёгочной функции (о чём свидетельствует уменьшение надобности в применении кислорода и положительном давлении в конце выдоха), нормализация рентгенологической картины и исчезновение тахипноэ.
• Часто с началом респираторного дистресс-синдрома совпадает развитие гиповолемии. Несмотря на альвеолярный отёк, показано внутривенное введение жидкости с целью восстановления перфузии периферических органов, нормализации выделения мочи и поддержания АД; крайне важен мониторинг ОЦК (например, по ЦВД). Как гиповолемия, так и гипергидратация очень опасны. Не следует применять вазопрессорные препараты для повышения АД, если одновременно не проводится коррекция гиповолемии.
Крайне важен мониторинг ОЦК.
• Если установлено или можно подозревать, что причиной респираторного дистресс-синдрома взрослых послужил сепсис, то ещё до получения результатов бактериологического исследования (посева) начинают антибиотикотерапию эмпирически подобранными препаратами. Проводят также дренирование и санацию закрытых очагов инфекции. Эффективность применения ГК не доказана, хотя рекомендуется введение высоких доз этих гормонов.
• Целесообразно своевременное удаление мокроты посредством аэрозольной терапии (введение муколитиков посредством маски) и вибрационного массажа.
ПРОГНОЗ И ОСЛОЖНЕНИЯ
Выживаемость в случаях тяжёлого респираторного дистресс-синдрома составляет при правильном лечении 50%. Следует учитывать, что синдром осложняется вторичной бактериальной суперинфекцией лёгких и недостаточностью многих органов и систем (особенно почечной).
• При катетеризации центральных вен и вентиляции с положительным давлением или с положительным давлением в конце вдоха возможно внезапное возникновение напряжённого пневмоторакса. Пневмоторакс может возникать на поздней стадии респираторного дистресс-синдрома взрослых и значительно ухудшать прогноз, так как сочетание пневмоторакса и дистресс-синдрома требует вентиляции под высоким давлением.
• Падение сердечного выброса, связанное со снижением венозного возврата в результате применения методики ИВЛ с положительным давлением в конце выдоха на фоне сохраняющейся гиповолемии, может стать причиной развития недостаточности других органов.
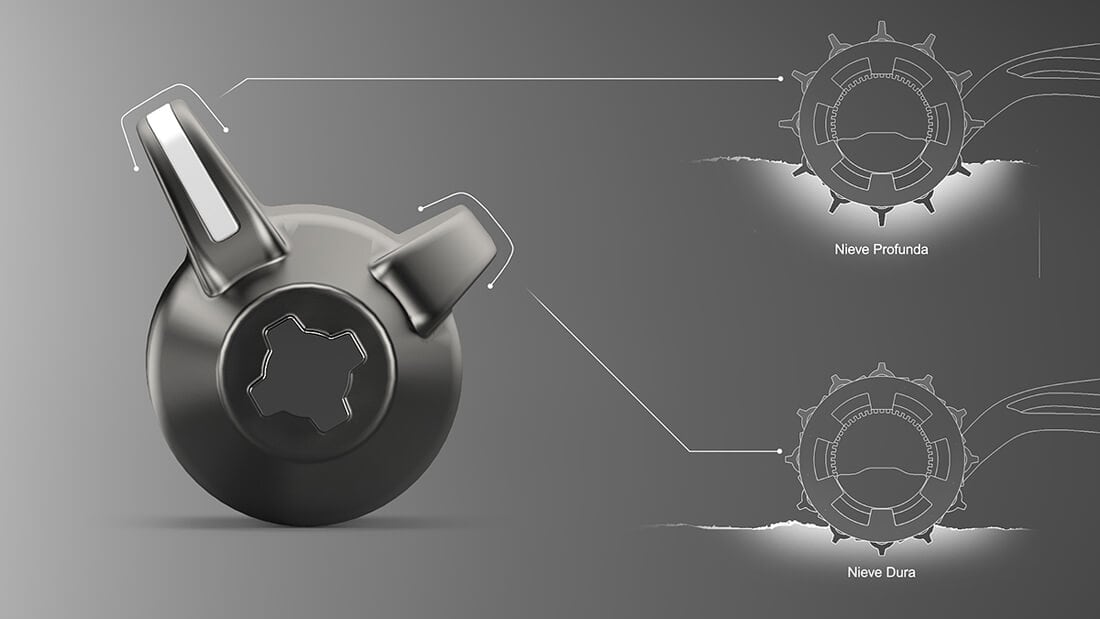
Некоторое время назад мы уже показали вам увлекательную концепцию концепции снегохода. А вот еще один — RDSV (Rapid Deployment Snow Vehicle). Эта концепция была создана промышленным дизайнером из Буэнос-Айреса, Аргентина — Хуаном Гарсиа Мансилья.
Как говорит дизайнер: «RDSV — это двухместное высокоскоростное транспортное средство для использования в любой полярной среде. Он будет подходить для полярной разведки, спасательных операций, неотложной медицинской помощи или даже для спортивных целей, в основном для всего, что требует высоких скоростей в холодных условиях.Вся идея началась с тягового устройства, которое могло позволить высокую скорость через Антарктиду, но могло также подняться на гору для спасательной операции лавины. Тогда весь автомобиль был построен вокруг него. RDSV имеет адаптивную тяговую систему, которая обеспечивает достаточное смещение как по льду / твердому снегу, так и по глубокому снегу. Каждое колесо состоит из двенадцати отдельных узлов, каждое с двумя разными лопастями: маленькое (для твердых поверхностей) и большое (для глубокого снега). В зависимости от местности каждый блок вращается соответственно, чтобы выставить нужное весло.”
Также не забудьте проверить видео.













,
Снежный транспорт для быстрого развертывания (RDSV) — это концептуальный 2-местный высокоскоростной автомобиль, специально разработанный для полярной среды. Идеальный транспорт для полярной разведки, неотложной медицинской помощи, спасательных операций или просто для отдыха на снегу. Этот автомобиль обслуживает все, что требует высокоскоростного круиза в полярных условиях.
По сути, идея началась с тягового устройства, оно должно быть в состоянии достигать высокой скорости через Антарктиду, но также может взбираться на гору для спасательной операции в лавине.RDSV был разработан вокруг этой концепции.
Дизайнер: Хуан Гарсия Мансилья
RDSV имеет адаптивную тяговую систему для эффективного перемещения как по льду / твердому снегу, так и даже по глубокому снегу. Каждое колесо состоит из 12 отдельных блоков, каждый из которых имеет две разные лопасти (маленькая для твердых поверхностей и большая для глубокого снега). Каждый юнит вращается соответственно в зависимости от местности.
Больше изображений Снежного транспортного средства быстрого развертывания (RDSV):
* Некоторые из наших историй включают партнерские ссылки.Если вы покупаете что-то по одной из этих ссылок, мы можем заработать партнерскую комиссию.
Эта запись была опубликована в Проекты и концепции, Транспорт.
Помечен как футуристический снежный автомобиль, автомобиль полярника, дизайн полярного транспорта.
,
