Подборка по базе: ПРАВОВОЕ ГОСУДАРСТВО понятие и признаки.pptx, Функции менеджмента. Понятие функций менеджмента.docx, 1. Виды безработицы, их формы и специфика проблем занятости в Ро, Практикум 1. Основные понятия и сущеность управленческих решений, КОНТРОЛЬНАЯ РАБОТА СОЦИАЛЬНЫЙ ИНСТИТУТ ПОНЯТИЕ ТИПОЛОГИЯ СТРУКТУ, ГОСТ Р 15.000-2016. Система разработки и постановки продукции на, Лекция №1 Тема 1.1 Общие понятие 3D печати. Прототипирование. (1, Теория вероятности и матстатистика. Основные понятия (фильм).pdf, Исправленый 2. Основные определения Статики.docx, 1.Классификация живых организмов. История развития. Таксономичес ОглавлениеВВЕДЕНИЕ 2 1. Понятие и основные виды пневмонии 2 2. Этапы сестринского ухода за больными 3 3. Стандарты сестринского процесса при пневмонии 5 Список литературы: 6 ВВЕДЕНИЕСогласно статистике ВОЗ, пневмония входит в список 10 самых распространенных причин смерти во всем мире. Конституция РФ гарантирует право каждого человека на жизнь, поэтому задача врача заключается в современной диагностике и лечении выявленного инфекционного заболевания, а сестринский процесс включает в себя инъекции, подготовку и проведение отдельных обследований. Методов лечения и препаратов от пневмонии изобретено большое количество, однако без психологической, моральной помощи, без контроля за состоянием больного медицинской сестрой процесс выздоровления критических больных будет протекать замедленно, и даже может не увенчаться желаемым результатом. Этим объясняется актуальность данного исследования. Целью реферата является изучение сестринского процесса при пневмонии.
 Помощь среднего медперсонала ускоряет выздоровление при пневмонии. Без нее сложно обеспечить идеальные условия для комфортного лечения человека. Независимо от того, какой диагноз у человека, сестринский уход необходим! 1. Понятие и основные виды пневмонииПневмония — инфекция дистальных отделов респираторного тракта с вовлечением альвеол, бронхиол и бронхов мелкого калибра группа различных инфекционных (преимущественно бактериальных) заболеваний, характеризующихся очаговым поражением респираторных отделов легких с внутриальвеолярной экссудацией, лихорадочной реакцией и интоксикацией. Существует несколько подходов классификации пневмоний – по этиологии, клинической картине заболевания («типичная», «атипичная») и др. Одним из наиболее удачных и общепризнанных подходов к классификации пневмоний является ее деление по этиологическому фактору, который позволяет наиболее корректно подобрать антибактериальную терапию. По данному критерию различают бактериальную, грибковую, микоплазменную, вирусную, риккетсиозную и смешанную пневмонию. Классификация видов пневмонии по клинико-морфологическим признакам Очаговая Долевая Сегментарная Сливная Тотальная Кроме того, пневмония может быть односторонней, если поражено только одно лёгкое, и двусторонней, если больны оба лёгких. Пневмония может быть первичной, если она выступает как самостоятельное заболевание, и вторичной, если она развилась на фоне другой болезни, например, вторичная пневмония на фоне хронического бронхита. В настоящее время пневмонии делятся с учетом условий инфицирования и времени развития заболевания. По рекомендуемой международной и практически повсеместно принятой в мире классификации выделяют:
 Сестринская помощь необходима не во всех случаях, а в наиболее острых фазах заболевания, например, при очаговых, очагов-сливных, долевых, интерстициально-микоплазменных и крупозных воспалениях легких. 2. Этапы сестринского ухода за больнымиСестринский процесс — это научно-обоснованная технология ухода в сестринском деле, направленная на повышение качества жизни пациента путём решения возникающих проблем, связанных с изменениями воспалительного характера в легочной паренхиме больного. Стадии сестринского процесса и ухода зависят в первую очередь от степени тяжести заболевания и состояния больного. Выделяют пять этапов сестринского процесса при уходе за пациентами с пневмонией: 1 этап. Сбор анамнеза. Медицинской сестрой проводится первичный осмотр пациента, изучается история болезни, длительность и характерные особенности. Пациенту измеряют температуру тела и давление, осуществляют перкуссию и аускультацию органов дыхания, фиксируются результаты предыдущих обследований. 2 этап. Выявление жалоб больного Важно на первом этапе установить доверительные отношения с пациентом. У пациента с пневмонией нарушаются потребности: поддерживать температуру тела, поддерживать общее состояние, дышать, есть, спать, отдыхать, общаться. Стоит обратить особое внимание на повышение температуры больного, жалобы на озноб, стонущее дыхание, влажный или сухой кашель. 3-4 этапы. Планирование и реализация ухода за пациентом в стационаре В обязанности сестры входит следить за режимом дня пациента, его гигиеной, приемом лекарств, выполнением физиотерапевтических процедур, изменением состояния в процессе лечения, активным посещением больного врачом.
 Если у пациента нет аппетита, то количество пищи можно уменьшить, увеличив при этом объем жидкости.Обучение и контроль выполнения дыхательной гимнастики Если у пациента нет аппетита, то количество пищи можно уменьшить, увеличив при этом объем жидкости.Обучение и контроль выполнения дыхательной гимнастикиК медицинским процедурам, проводимых сестрой при пневмонии, относят:
 Информирование врача о состоянии пациента.Разработка плана сестринского вмешательства, основанного на постановке конкретных целей, например, ликвидация лихорадочного состояния пациента, переход сухого кашля во влажный в течении 3 суток после поступления больного на госпитализацию. По пунктам расписывается методы достижения каждой поставленной цели. Информирование врача о состоянии пациента.Разработка плана сестринского вмешательства, основанного на постановке конкретных целей, например, ликвидация лихорадочного состояния пациента, переход сухого кашля во влажный в течении 3 суток после поступления больного на госпитализацию. По пунктам расписывается методы достижения каждой поставленной цели.5 этап Оценка эффективности медсестринского ухода При соблюдении всех рекомендаций врача и грамотно организации сестринского процесса выздоровление наступает в среднем на 10-14 день. В случае если этого не произошло, требуется корректировка плана терапии пневмонии. Лекарства подбираются врачом, а сестра может изменить только режим питания и активности пациента. По мере реализации сестринских вмешательств медицинская сестра оценивает их эффективность. Если цель не достигнута в назначенный срок, составляется дальнейший план сестринских вмешательств. 3. Стандарты сестринского процесса при пневмонииПри сухой болезненном, свистящем кашле у больного медицинская сестра должна реализовать две цели: уменьшить частоту и длительность кашля в течении 5-7 дней, обеспечить отсутствие кашля на момент выписки. При влажном кашле необходимо улучшить отхождение мокроты для этого медсестра обучит больного дыхательной гимнастике. Проводится такая гимнастика ежедневно по 10 минут 3 раза в день. Также при влажном кашле показаны пациенту следующие процедуры: массаж грудной клетки, приём отхаркивающих, бронхолитических средств, физиопроцедуры. Медсестра обеспечивает пациента индивидуальной плевательницей, осматривает мокроту, ее количество и цвет. При болях в грудной клетке. Пациент должен почувствовать уменьшение боли к концу недели, вплоть до полного исчезновение боли к моменту выписки. План сестринского вмешательства: обеспечение постельного режима, покоя, прием обезболивающих, обучение приемам релаксации, подготовка пациента и инструментов к плевральной пункции по назначению врача. ЗАКЛЮЧЕНИЕ Болезни органов дыхания занимают одно из ведущих мест в структуре заболеваемости. Таким образом, острая пневмония — серьезное испытание не только для больного, но и для медицинского персонала, успешный выход из которого определяется своевременностью диагностики начала заболевания, адекватным лечением, внимательным уходом и заботой за пациентом. Основная задача сестринского процесса состоит в постоянном контроле за эффективностью проводимого лечения и ухода. Исходя из вышесказанного можно сделать следующий вывод: медсестринский процесс играет важную роль при лечении островоспалительных заболеваний легочной системы, поскольку человек , столкнувшийся с тяжелыми симптомами не в состоянии сам отследить правильность приема выписанных препаратов, корректировать план терапии, соблюдать гигиену и режим питания. Поскольку медицинская сестра проводит большое время с пациентом, она первая может заметить развивающиеся патологии у больного и сообщить это врачу. В реферате было раскрыто понятие пневмонии, дана классификация видов заболевания, рассмотрены основные этапы сестринского процесса, описаны обязанности медсестринского персонала и ситуации, когда необходимо сестринское вмешательство и корректировка плана лечения. Таким образом, поставленные задачи данной работы решены и цель достигнута. Список литературы:
1 http://www.gks.ru/wps/wcm/connect/rosstat_main/rosstat/ru/statistics/population/healthcare/- Официальный сайт Федеральной государственной службы статистики |
Сестринский процесс при заболеваниях органов дыхания (стр. 1 из 5)
1 из 5)
ЕЛАБУЖСКОЕ МЕДИЦИНСКОЕ УЧИЛИЩЕ
Отделение повышения квалификации медицинских работников
РЕФЕРАТ
на тему
Сестринский процесс при заболеваниях органов дыхания
Цикл: Первичная медико-санитарная помощь детям
Елабуга, 2007
ОГЛАВЛЕНИЕ
ОБСТРУКЦИЯ ВНЕГРУДНЫХ ДЫХАТЕЛЬНЫХ ПУТЕЙ. …………………………..3
ОБСТРУКЦИЯ КРУПНЫХ ВНУТРИГРУДНЫХ ДЫХАТЕЛЬНЫХ ПУТЕЙ…………3
БРОНХИТЫ. ……………………………………………………………………………….3
Бронхит острый…………………………………………………………………………..4
Бронхиты обструктивные………………………………………………………………..5
Бровхиолит облитерируюший…………………………………………………………..6
Бронхит рецидивирующий………………………………………………………………6
ОСТРЫЕ ПНЕВМОНИИ …………………………………………………………………7
Пневмония пневмококковая……………………………………………………………11
Пневмония стрептококковая. ………………………………………………………….12
Пневмония стафилококковая. …………………………………………………………13
Пневмония, вызванная клебсиеллами. ………………………………………………. .13
.13
Анаэробная инфекция легких. …………………………………………………………13
Пневмония затяжная. ………………………………………………………………….14
ЛЕГОЧНЫЕ МИКОЗЫ ………………………………………………………………….14
Актиномикоз…………………………………………………………………………… 14
Кандидоз. ……………………………………………………………………………….15
Аспергиллез. ……………………………………………………………………………15
Криптококкоз. …………………………………………………………………………..15
Гистоплазмоз. …………………………………………………………………………..15
Кокцидиоидоз. ………………………………………………………………………….15
СПИСИК ИСПОЛЬЗОВАННОЙ ЛИТЕРАТУРЫ………………………………………15
ОБСТРУКЦИЯ ВНЕГРУДНЫХ ДЫХАТЕЛЬНЫХ ПУТЕЙ.
Вызывается чаще всего ларинготрахеитом (круп), эпиглоттитом, инородными телами гортани, гиперплазией аденоидов и небных миндалин. Среди врожденных причин выделяют стридор гортани, микрогнатию (синдром Робена), макроглоссию, кисты и опухоли шейной области.
Клиническая картина. Шумный вдох, втяжение яремной ямки, надключичных ямок, межреберий при вдохе, более отчетливое при плаче. В выраженных случаях затрудняется и выдох, снижается Ро2. Изменения голоса и кашель характерны для острого ларингита, при врожденном стридоре вдох сопровождается звуком высокого тона, часто появляющимся или усиливающимся на фоне ОРВИ. При микрогнатии у детей первых месяцев жизни шум на вдохе уменьшается в положении на животе. Клиническая картина поражений гортани см. Болезни уха, горла, носа и гортани.
В выраженных случаях затрудняется и выдох, снижается Ро2. Изменения голоса и кашель характерны для острого ларингита, при врожденном стридоре вдох сопровождается звуком высокого тона, часто появляющимся или усиливающимся на фоне ОРВИ. При микрогнатии у детей первых месяцев жизни шум на вдохе уменьшается в положении на животе. Клиническая картина поражений гортани см. Болезни уха, горла, носа и гортани.
Осложнениями выраженной обструкции являются асфиксия, гипоксемия. Хроническая обструкция может привести к увеличению венозного притока, развитию легочного сердца, уплощению грудной клетки вследствие выраженного падения внутригрудного давления на вдохе.
Лечение. При хронических формах необходимо устранение механических препятствий. При врожденном стридоре и микрогнатии обструкция постепенно уменьшается к возрасту 12—18 мес. При вирусном крупе лечение симптоматическое, при эпиглоттите — ан-тибиотикотерапия (левомицетин внутривенно). Про-грессирование стеноза требует интубации или трахеотомии.
ОБСТРУКЦИЯ КРУПНЫХ ВНУТРИГРУДНЫХ ДЫХАТЕЛЬНЫХ ПУТЕЙ. Обструкция трахеи и крупных бронхов может быть связана с сужением просвета (аномалия развития, рубец, опухоль, инородное тело), сдавлением извне (опухоль, аномальный сосуд), а также с избыточным спадением вследствие слабости хрящевых колец и (или) мембранозной части (трахеомаляция).
Клиническая картина. Затруднение выдоха в выраженных случаях и вдоха с характерным свистом или грубым, слышным на расстоянии шумом, усиливающимся при волнении и на фоне ОРВИ. 06-структивный процесс в трахее или сдавление ее бифуркации сопровождается битональным кашлем. Обычны повторные пневмонии. В случае сдавления трахеи сосудом ребенок нередко упорно сосет пальцы. Обычна та или иная степень вздутия легких.
Врожденная трахеомаляция наблюдается редко. Приобретенная трахеомаляция часто развивается у детей первых месяцев жизни после длительно текущего обструктивного бронхита как следствие повышения внутригрудного давления на выдохе. Она обычно сопровождается снижением кашлевого рефлекса с характерным шумным, «клокочущим» выдохом при хорошем общем состоянии и отсутствии гипоксии.
Она обычно сопровождается снижением кашлевого рефлекса с характерным шумным, «клокочущим» выдохом при хорошем общем состоянии и отсутствии гипоксии.
Для постановки диагноза обычно требуются бронхоскопия и другие специальные методы исследования, трахеомаляция диагностируется при исключении других причин. Длительное существование обструкции ведет к развитию эмфиземы.
Лечение. Устраняют препятствие дыханию. В случае приобретенной трахеомаляции требуются меры по очищению трахеи (постуральный дренаж, стимуляция кашля при надавливании на трахею в яремной ямке или на корень языка).
БРОНХИТЫ.
Термин «бронхит» объединяет все формы поражения бронхов при отсутствии в них очаговых или инфильтративных изменений. При наличии патологии в легких бронхит рассматривают как компонент бронхолегочного заболевания. Воспаление слизистой оболочки бронха сопровождается гиперсекрецией слизи, нарушением функции цилиарного эпителия, различной степени спастическим состоянием гладких мышц бронхов. Это нарушает функцию очищения бронхов и вызывает кашель, обструкцию, доминирующие в клинической картине. Различают острый (простой), обструктивные и рецидивирующий бронхиты.
Это нарушает функцию очищения бронхов и вызывает кашель, обструкцию, доминирующие в клинической картине. Различают острый (простой), обструктивные и рецидивирующий бронхиты.
Бронхит острый.
Этиология. Чаще всего вирусная (парагрипп, PC- и аденовирусы, грипп) или микоплазменная. Бактериальный бронхит развивается у детей с резким нарушением очистительной функции бронхов (стенозы, трахеостомия, муковисцидоз и др.), хотя при ОРВИ обычно усиленно размножается условно-патогенная флора. Бронхит развивается при вдыхании раздражающих газов и дыма. Развитию бронхита способствуют аллергическая предрасположенность, наличие бронхиальной гиперреактивности, загрязнение воздушной среды, в том числе курение в помещении, где находится ребенок.
Клиническая картина. Бронхит является самой частой формой поражения нижних дыхательных путей у детей грудного и раннего возраста (до 200 и более на 1000 детей). При простом бронхите клиническая картина зависит от вида вирусной инфекции. Кашель, вначале сухой, иногда навязчивый, с чувством давления в груди через 2—5 дней становится мягче, а откашливание мокроты вызывает облегчение. Перкуторный звук изменяется лишь при вздутии легких, дыхание не меняется или становится жестким, прослушиваются сухие и влажные (крупно- и среднепузыр-чатые) хрипы, меняющиеся при кашле. Изменения чаще двусторонние, при микоплазмозе часто определяются крепитирующие хрипы, более обильные в одном легком или его части.
Кашель, вначале сухой, иногда навязчивый, с чувством давления в груди через 2—5 дней становится мягче, а откашливание мокроты вызывает облегчение. Перкуторный звук изменяется лишь при вздутии легких, дыхание не меняется или становится жестким, прослушиваются сухие и влажные (крупно- и среднепузыр-чатые) хрипы, меняющиеся при кашле. Изменения чаще двусторонние, при микоплазмозе часто определяются крепитирующие хрипы, более обильные в одном легком или его части.
Рентгенологическая картина характеризуется умеренным вздутием легких, равномерным усилением бронхососудистого рисунка.
Течение бронхита обычно гладкое, кашель держится до 2 нед, но при аденовирусной инфекции у детей раннего возраста, а также при трахеобронхите у более старших кашель может продолжаться в течение 4—6 нед. Появление гнойной мокроты должно стать поводом для углубленного обследования.
Диагноз. Ставится на основании клинической картины при отсутствии признаков пневмонии.
Лечение. Обычно симптоматическое, лишь в 1—2-й день ОРВИ оправдано введение интерферона в нос 4—6 раз в день. При вирусных бронхитах антибиотики не показаны, при подозрении на микоплазмоз вводят эритромицин или олеандомицин. Нисходящий бактериальный трахеобронхит требует введения антибиотиков (см. Острые пневмонии).
Обычно симптоматическое, лишь в 1—2-й день ОРВИ оправдано введение интерферона в нос 4—6 раз в день. При вирусных бронхитах антибиотики не показаны, при подозрении на микоплазмоз вводят эритромицин или олеандомицин. Нисходящий бактериальный трахеобронхит требует введения антибиотиков (см. Острые пневмонии).
Противокашлевые средства (либексин, бронхолитин и др.) показаны только при сухом кашле. Отхождение мокроты облегчают обильное питье, отхаркивающие микстуры, например на основе алтейного корня, грудные сборы, бромгексин. При мучительном кашле облегчение могут принести ингаляции стероидов местного действия (бекотид, бекломет). Паровые ингаляции показаны при ларинготрахеитах, при более глубоких процессах эффективнее аэрозольные ингаляции воды или 2 % растворов хлорида натрия или бикарбоната натрия.
Следует помнить, что эффективность часто применяемых при бронхитах средств (противогистаминные, так называемые стимулирующие, иммуномодулирую-щие, противовоспалительные, смягчающие и др. ) не доказана, поэтому от их назначения следует воздерживаться. Горчичники и банки у детей применять не следует, так как они травмируют кожу и могут вызвать аллергическую реакцию; эффективны горячие ванны (39 °С), которые усиливают кровоток по сосудам кожи.
) не доказана, поэтому от их назначения следует воздерживаться. Горчичники и банки у детей применять не следует, так как они травмируют кожу и могут вызвать аллергическую реакцию; эффективны горячие ванны (39 °С), которые усиливают кровоток по сосудам кожи.
Бронхиты обструктивные.
Обе формы — обструктивный бронхит и бронхиолит отличаются лишь по клиническим проявлениям. Бронхиолит чаще наблюдается при первом обструктивном эпизоде, обструктивный бронхит — при повторных.
Этиология. Первый эпизод у ребенка грудного возраста обычно вызывается PC-вирусной или парагриппозной типа 3 инфекцией, повторные — часто и другими вирусами.
Патогенез. Гиперплазия эпителия бронхиол, гиперсекреция слизи затрудняют выдох, вследствие чего адекватная вентиляция возможна лишь при повышении давления на выдохе; последнее ведет к спадению крупных бронхов и появлению феномена «экспираторного свиста». В генезе повторных эпизодов велика роль аллергической предрасположенности и наличия бронхиальной гиперреактивности (врожденной или приобретенной).
Клиническая картина. Начало такое же, как при ОРВИ, затем (при первом эпизоде на 2—4-й день, при повторных — на 1—2-й) развиваются экспираторная одышка с частотой дыхания 60—80 в минуту, кашель. Преобладание симптоматики поражения крупных бронхов (свистящее дыхание, сухие, часто музыкальные хрипы) характерно для обструктивного бронхита, более «влажная» картина (масса разлитых мелкопузырчатых хрипов) типична для бронхиолита. При значительном учащении дыхания удлинение выдоха и свистящие звуки могут ослабевать вплоть до полного исчезновения. Поэтому в оценке выраженности обструкции следует ориентироваться на выраженность вздутия легких (перкуссия границ), частоту дыхания и степень втяжения «податливых» мест грудной клетки, а также на уровни Ро, и Рсо2- Выраженная обструкция держится 1—4 дня (при бронхиолите дольше), полная нормализация состояния затягивается на 1—2 нед.
Реферат сестринский процесс при заболеваниях легких
Реферат сестринский процесс при заболеваниях легких — wiegohqu. m0les.com
m0les.com
Реферат сестринский процесс при заболеваниях легких
При заболеваниях, сопровождающихся значительным уменьшением дыхательной поверхности легких (пневмонии, эмфиземе легких, пневмотораксе и др.), развивается смешанная одышка. Сестринский процесс при заболеваниях органов дыхания подразумевает независимое обследование, постановку сестринского диагноза, планирование и осуществление ухода за пострадавшим, а также оценку эффективности осуществляемого лечения. >Реферат: Сестринский процесс при заболеваниях органов дыхания (Остальные рефераты) читать онлайн или скачать бесплатно. — проводить сбор мокроты для микроскопии. 2.1.12. Тема: Сестринский процесс при гнойных заболеваниях и раке лёгких.
Сестринский процесс при заболеваниях органов дыхания у детей — Реферат Государственное образовательное учреждение среднего и профессионального образования «Архангельский медицинский колледж» Т.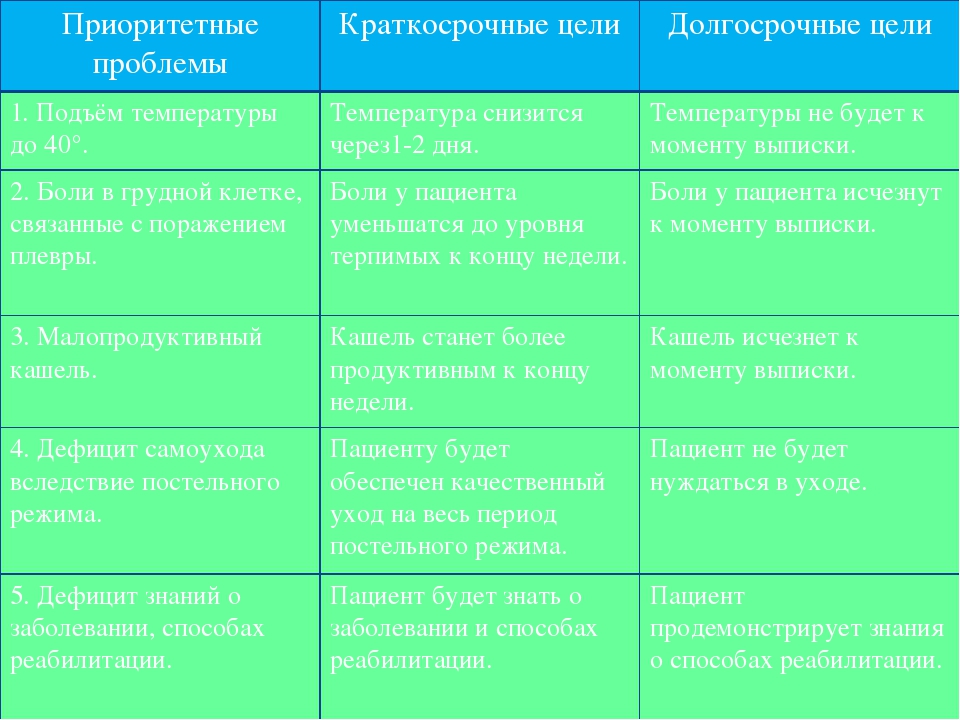 Леонтьева СЕСТРИНСКОЕ ДЕЛО В ПЕДИАТРИИ. Сестринский процесс при заболеваниях органов дыхания (стр. 1 из 5) ЕЛАБУЖСКОЕ МЕДИЦИНСКОЕ УЧИЛИЩЕ. Отделение повышения квалификации медицинских работников. РЕФЕРАТ. на тему. Сестринский процесс при заболеваниях. Сестринский процесс при заболеваниях крови 25 кб. Осмотр пальпация перкуссия и аускультация при заболеваниях органов дыхания
Леонтьева СЕСТРИНСКОЕ ДЕЛО В ПЕДИАТРИИ. Сестринский процесс при заболеваниях органов дыхания (стр. 1 из 5) ЕЛАБУЖСКОЕ МЕДИЦИНСКОЕ УЧИЛИЩЕ. Отделение повышения квалификации медицинских работников. РЕФЕРАТ. на тему. Сестринский процесс при заболеваниях. Сестринский процесс при заболеваниях крови 25 кб. Осмотр пальпация перкуссия и аускультация при заболеваниях органов дыхания
Сестринский процесс при абсцессе легких Медицинская сестра выявляет жалобы и проблемы пациента. Она характеризует каждую жалобу. Сестринский процесс при заболеваниях органов дыхания (стр. 1 из 8) План: 1. Особенности сестринского обследования при заболеваниях органов дыхания. a) Анатомо-физиологические особенности органов дыхания. b) Порядок. Лекция, реферат. Сестринский процесс при заболеваниях органов дыхания у лиц пожилого возраста — понятие и виды.
Links to Important Stuff
Links
© Untitled.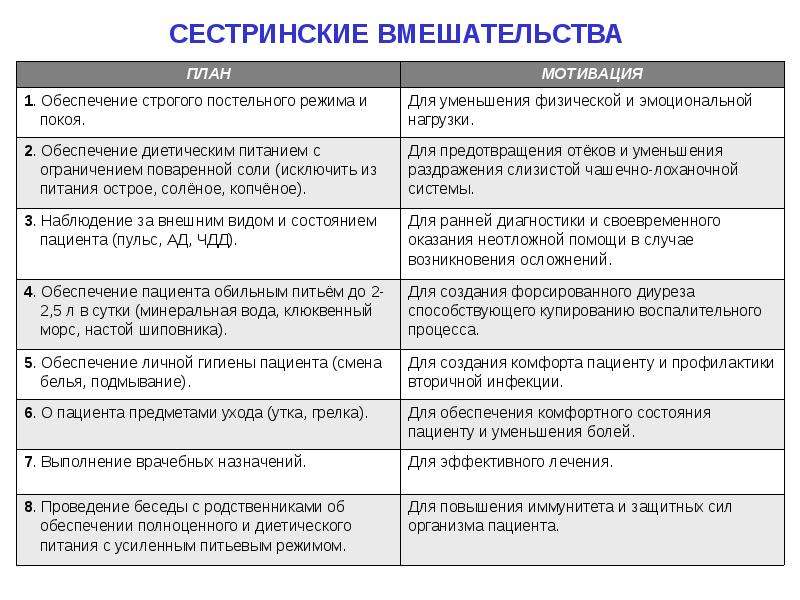 All rights reserved.
All rights reserved.
курсовая по педиатрии — Docsity
Вторая – стадия красного опеченения, характеризуется диапедезом
эритроцитов и обогащением экссудата белками с выпадением фибрина.
Продолжительность этой стадии 1-3 дня.
Третья – стадия серого опеченения, продолжается 2-4 дня и для нее
характерно накопление в экссудате лейкоцитов и инфильтрация лейкоцитами
межуточной ткани легких.
Четвертая — стадия разрешения, при которой наблюдается разжижение
экссудата, его рассасывание. Эта стадия может длится 2-5 дней.
Пневмония характеризуется общими и местными симптомами:
лихорадкой, интоксикацией, дыхательной недостаточностью, локальными
физическими изменениями.
Начало заболевания может быть постепенным или внезапным.
Появляются сразу или постепенно нарастают признаки интоксикации
(фебрильная или субфебрильная температура тела, головная боль, ухудшение
самочувствия и аппетита, вялость, снижение интереса к окружающему или
беспокойство, нарушения сна, тахикардия, обложенность языка), одышка,
кашель, (характер кашля может быть от покашливания до частого,
изнурительного, с трудно отходящей мокротой).
В грудном возрасте у детей с пневмонией видно участие
вспомогательной мускулатуры в акте дыхания, втяжение уступчивых мест
грудной клетки, бледность или покраснение кожных покровов, цианоз вокруг
рта. Локальная физическая симптоматика включает укорочения перкуторного
звука, ослабление и / или бронхиальный оттенок дыхания и локальные пучки
мелкопузырчатых или крепитирующих хрипов над местом поражения. Хрипы
в дебюте пневмонии выслушиваются не всегда, обычно они появляются в
период обратного развития патологического процесса при рассасывании
очага инфильтрации. Для пневмонии характерна стойкость локальной
симптоматики, но ее клиническая картина зависит от ряда причин и во
многом определяется характером возбудителя и состоянием макроорганизма.
10
Информио
×
Неверный логин или пароль
×
Все поля являются обязательными для заполнения
×
Сервис «Комментарии» — это возможность для всех наших читателей дополнить опубликованный на сайте материал фактами или выразить свое мнение по затрагиваемой материалом теме.
Редакция Информио.ру оставляет за собой право удалить комментарий пользователя без предупреждения и объяснения причин. Однако этого, скорее всего, не произойдет, если Вы будете придерживаться следующих правил:
- Не стоит размещать бессодержательные сообщения, не несущие смысловой нагрузки.
- Не разрешается публикация комментариев, написанных полностью или частично в режиме Caps Lock (Заглавными буквами). Запрещается использование нецензурных выражений и ругательств, способных оскорбить честь и достоинство, а также национальные и религиозные чувства людей (на любом языке, в любой кодировке, в любой части сообщения — заголовке, тексте, подписи и пр.)
- Запрещается пропаганда употребления наркотиков и спиртных напитков. Например, обсуждать преимущества употребления того или иного вида наркотиков; утверждать, что они якобы безвредны для здоровья.
- Запрещается обсуждать способы изготовления, а также места и способы распространения наркотиков, оружия и взрывчатых веществ.

- Запрещается размещение сообщений, направленных на разжигание социальной, национальной, половой и религиозной ненависти и нетерпимости в любых формах.
- Запрещается размещение сообщений, прямо либо косвенно призывающих к нарушению законодательства РФ. Например: не платить налоги, не служить в армии, саботировать работу городских служб и т.д.
- Запрещается использование в качестве аватара фотографии эротического характера, изображения с зарегистрированным товарным знаком и фотоснимки с узнаваемым изображением известных людей. Редакция оставляет за собой право удалять аватары без предупреждения и объяснения причин.
- Запрещается публикация комментариев, содержащих личные оскорбления собеседника по форуму, комментатора, чье мнение приводится в статье, а также журналиста.
Претензии к качеству материалов, заголовкам, работе журналистов и СМИ в целом присылайте на адрес
×
Информация доступна только для зарегистрированных пользователей.
×
Уважаемые коллеги. Убедительная просьба быть внимательнее при оформлении заявки. На основании заполненной формы оформляется электронное свидетельство. В случае неверно указанных данных организация ответственности не несёт.
Сестринский процесс при заболеваниях органов дыхания — реферат
—PAGE_BREAK—
Патоморфология
В бронхах выявляют воспаление, слизистые пробки, отек слизистой оболочки, гиперплазию гладких мышц, утолщение базальной мембраны, признаки ее дезорганизации. В период приступа выраженность указанных патоморфологических изменений значительно усиливается. Возможны признаки эмфиземы легких. При эндобронхиальной биопсии больных со стабильной хронической (персистирующей) бронхиальной астмой выявляют слущивание эпителия бронхов, эозинофильную инфильтрацию слизистой оболочки, утолщение базальной мембраны эпителия. При бронхоальвеолярном лаваже обнаруживают большое количество эпителиальных и тучных клеток в промывной жидкости. У больных с ночными приступами бронхиальной астмы наиболее высокое содержание нейтрофилов, эозинофилов и лимфоцитов в промывной жидкости бронхов отмечено в ранние утренние часы. Для бронхиальной астмы, в отличие от других заболеваний нижних дыхательных путей, характерно отсутствие бронхиолита, фиброза, гранулематозной реакции.
У больных с ночными приступами бронхиальной астмы наиболее высокое содержание нейтрофилов, эозинофилов и лимфоцитов в промывной жидкости бронхов отмечено в ранние утренние часы. Для бронхиальной астмы, в отличие от других заболеваний нижних дыхательных путей, характерно отсутствие бронхиолита, фиброза, гранулематозной реакции.
Клиническая картина и диагностика
Бронхиальная астма характеризуется крайне нестабильными клиническими проявлениями, поэтому необходимы тщательный сбор анамнеза и исследование параметров внешнего дыхания. У 3 из 5 больных бронхиальную астму диагностируют лишь на поздних стадиях заболевания, поскольку в межприступный период клинические проявления болезни могут отсутствовать.
Жалобы и анамнез
Наиболее характерные симптомы – эпизодические приступы экспираторной одышки и/или кашля, появление дистанционных свистящих хрипов, ощущение тяжести в грудной клетке. Важный диагностический показатель заболевания – купирование симптомов спонтанно или после приема лекарственных средств (бронходилятаторов, глюкокортикоидов).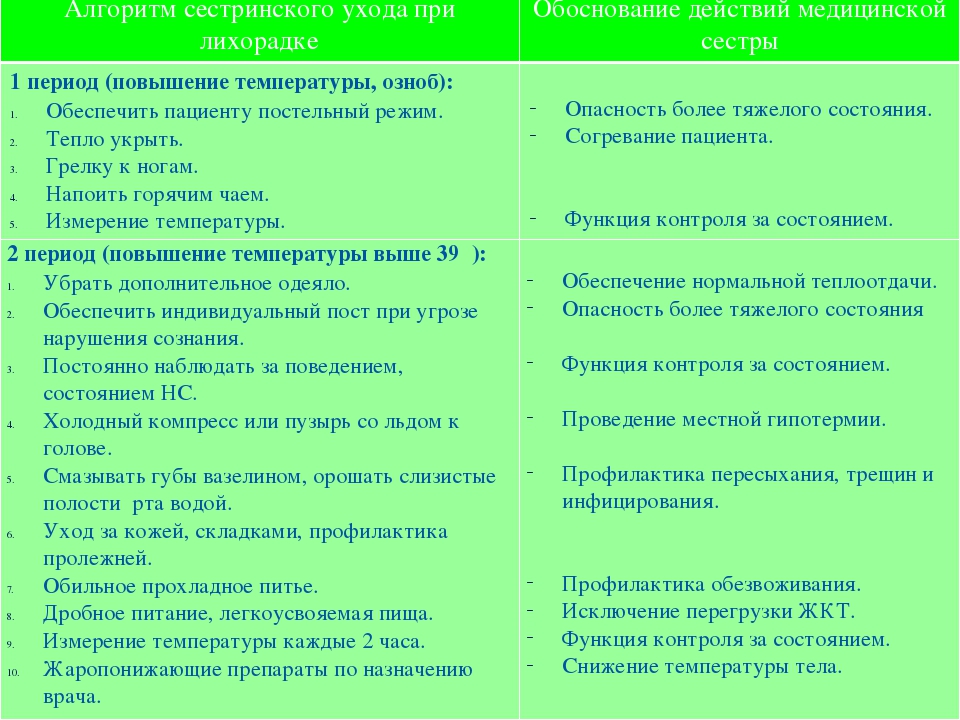 При сборе анамнеза следует обратить внимание на наличие повторных обострений, обычно после воздействия триггеров, а также сезонную вариабельность симптомов и наличие аллергических заболеваний у больного и его родственников. Необходим также тщательный сбор аллергологического анамнеза для установления связи возникновения затруднения выдоха или кашля с потенциальными аллергенами (например, контакт с животными, употребление в пищу цитрусовых, рыбы, мяса курицы и т.п.).
При сборе анамнеза следует обратить внимание на наличие повторных обострений, обычно после воздействия триггеров, а также сезонную вариабельность симптомов и наличие аллергических заболеваний у больного и его родственников. Необходим также тщательный сбор аллергологического анамнеза для установления связи возникновения затруднения выдоха или кашля с потенциальными аллергенами (например, контакт с животными, употребление в пищу цитрусовых, рыбы, мяса курицы и т.п.).
Физическое обследование
В связи с тем, что выраженность симптомов заболевания изменяется в течении дня, при первом осмотре пациента характерные признаки болезни могут отсутствовать. Для обострения бронхиальной астмы характерны приступ удушья или экспираторная одышка, раздувание крыльев носа при вдохе, прерывистая речь, возбуждение, участие в акте дыхания вспомогательной мускулатуры, постоянный или эпизодический кашель, при аускультации – удлиненный (затрудненный) выдох, могут быть сухие свистящие (жужжащие) хрипы, усиливающиеся на выдохе и выслушиваемые на расстоянии (дистанционные хрипы). При тяжелом течении приступа пациент сидит, нагнувшись вперед, опираясь руками на колени (или спинку кровати, край стола). При легком течении заболевания пациент сохраняет нормальную активность и спит в обычном положении.
При тяжелом течении приступа пациент сидит, нагнувшись вперед, опираясь руками на колени (или спинку кровати, край стола). При легком течении заболевания пациент сохраняет нормальную активность и спит в обычном положении.
При развитии эмфиземы легких отмечают коробочный перкуторный звук (гипервоздушность легочной ткани). При аускультации наиболее часто выслушивают сухие хрипы, однако они могут отсутствовать даже в период обострения и даже при наличии подтвержденной значительной обструкции, что предположительно связано с преобладающим вовлечением в процесс мелких бронхов. Характерно удлинение фазы выдоха.
Оценка аллергологического статуса
При первичном обследовании используют скарификационные, внутрикожные и уколочные («прик-тест») провокационные тесты с вероятными аллергенами. Следует учитывать, что иногда кожные тесты дают ложноотрицательные или ложноположительные результаты. Более достоверно обнаружение специфических IgEв сыворотке крови. На основании оценки аллергологического статуса с высокой вероятностью можно разграничить атопическую и неатопическую бронхиальную астму.
Некоторые критерии диагностики атопической и неатопической бронхиальной астмы
Признаки
Атопическая
Неатопическая
Возраст в начале заболевания
До 18 лет
Старше 18 лет
Сезонные колебания
Часто
Редко
Определяемые внешние провокаторы
Часто
Редко
Атопия (например, положительные кожные провокационные тесты)
Часто
Редко
Семейный анамнез
Часто
Редко
Лабораторные исследования
Ø В общем анализе крови характерна эозинофилия. В период обострения выявляют лейкоцитоз и увеличение СОЭ, при этом выраженность изменений зависит от тяжести заболевания. Лейкоцитоз может быть также следствием приема преднизолона. Исследование газового состава артериальной крови на поздних стадиях заболевания обнаруживает гипоксемию с гипокапнией, которая сменяется гиперкапнией.
Ø При микроскопическом анализе мокроты обнаруживают большое количество эозинофилов, эпителия, спирали Куршманна (слизь, образующая слепки мелких дыхательных путей), кристаллы Шарко-Лейдена (кристаллизованные ферменты эозинофилов). При первичном обследовании и при неаллергической астме целесообразно бактериологическое исследование мокроты на патогенную микрофлору и чувствительность ее к антибиотикам.
При первичном обследовании и при неаллергической астме целесообразно бактериологическое исследование мокроты на патогенную микрофлору и чувствительность ее к антибиотикам.
Инструментальные исследования
· Пикфлуметрия (измерение ПСВ) – наиболее важная и доступная методика в диагностике и контроле обструкции бронхов у больных бронхиальной астмой. Это исследование, проводимое ежедневно 2 раза в день, позволяет диагностировать обструкцию бронхов на ранних сроках развития бронхиальной астмы, определить обратимость бронхиальной обструкции, оценить тяжесть течения заболевания и степень гиперреактивности бронхов, прогнозировать обострения, определить профессиональную бронхиальную астму, оценить эффективность лечения и провести его коррекцию. Пикфлуометр должен быть у каждого больного бронхиальной астмой.
· Исследование ФВД: важным диагностическим критерием служит значительное увеличение ОФВ1 более чем на 12% и ПСВ более чем на 15% от должных величин после ингаляции β2-адреномиметиков короткого действия (сальбутамол, фенотерол). Рекомендована также оценка гиперреактивности бронхов – провокационные пробы с ингаляциями гистамина, метахолина (при нетяжелом течении заболевания). Стандарт изменения бронхиальной реактивности – доза и концентрация провоцирующего агента, вызывающая снижение ОФВ1 на 20%. На основании изменения ОФВ1 и ПСВ, а также суточных колебаний ПСВ определяют ступени бронхиальной астмы.
Рекомендована также оценка гиперреактивности бронхов – провокационные пробы с ингаляциями гистамина, метахолина (при нетяжелом течении заболевания). Стандарт изменения бронхиальной реактивности – доза и концентрация провоцирующего агента, вызывающая снижение ОФВ1 на 20%. На основании изменения ОФВ1 и ПСВ, а также суточных колебаний ПСВ определяют ступени бронхиальной астмы.
· Рентгенологическое исследование грудной клетки проводят в первую очередь для исключения других заболеваний органов дыхания. Наиболее часто обнаруживают повышенную воздушность легких, иногда – быстро исчезающие инфильтраты.
Ø При появлении плевритической боли у больного с приступом бронхиальной астмы необходимо проведение рентгенографии для исключения спонтанного пневмоторакса и пневмомедиасинума, особенно при ворзникновении подкожной эмфиземы.
Ø При сочетании приступов удушья с повышенной те6мпературой тела проводят рентгенологическое исследование для исключения пневмонии.
Ø При наличии синуситов целесообразно рентгенологическое исследование носовых пазух для обнаружения полипов.
·Бронхоскопию проводят для исключения каких-либо других причин обструкции бронхов. При первичном обследовании целесообразна оценка клеточного состава жидкости, полученной при бронхоальвеолярном лаваже. Необходимость лечебной бронхоскопии и лечебного бронхиального лаважа при этом заболевании оценивается неоднозначно.
·ЭКГ информативна при тяжелом течении бронхиальной астмы и выявляет перегрузку или гипертрофию правых отделов сердца, нарушения проводимости по правой ножке пучка Гиса. Характерна также синусовая тахикардия, уменьшающаяся в межприступный период. Наджелудочковая тахикардия может быть побочным эффектом теофиллина.
Необходимые исследования на разных ступенях бронхиальной астмы
· Ступень 1. Общий анализ крови, общий анализ мочи, исследование ФВД с пробой с β₂-адреномиметиками, кожные провокационные пробы для выявления аллергии, определение общего и специфических IgE, рентгенография грудной клетки, анализ мокроты. Дополнительно в специализированном учреждении для уточнения диагноза возможно проведение провокационных тестов с бронхоконстрикторами, физической нагрузкой и/или аллергенами.
· Ступень 2. Общий анализ крови, общий анализ мочи, исследование ФВД с пробой с β₂-адреномиметиками, кожные провокационные пробы, определение общего и специфических IgE, рентгенография грудной клетки, анализ мокроты. Желательна ежедневная пикфлоуметрия. Дополнительно в специализированном учреждении для уточнения диагноза возможно проведение провокационных тестов с бронхоконстрикторами, физической нагрузкой и/или аллергенами.
· Ступени 4 и 4. Общий анализ крови, общий анализ мочи, исследование ФВД с пробой с β₂-адреномиметиками, ежедневная пикфлоуметрия, кожные провокационные пробы, при необходимости – определение общего и специфического IgE, рентгенография грудной клетки, анализ мокроты; в специализированных учреждениях – исследование газового состава крови.
Варианты и особые формы бронхиальной астмы
Существует несколько вариантов (инфекционно-зависимый, дисгормональный, дизовариальный, ваготонический, нервно-психический, вариант с выраженным адренергическим дисбалансом, кашлевой вариант, а также аутоиммунная и аспириновая бронхиальная астма) и особых форм (профессиональная, сезонная, бронхиальная астма у пожилых) бронхиальной астмы.
Инфекционно-зависимый вариант
Инфекционно-зависимый вариант бронхиальной астмы присущ прежде всего лицам старше 35-40 лет. У больных с этим вариантом течения болезнь протекает более тяжело, чем у больных с атопической астмой. Причиной обострения бронхиальной астмы при этом клинико-патогенетическом варианте являются воспалительные заболевания органов дыхания (острый бронхит и обострение хронического бронхита, пневмонии, тонзиллит, гайморит, острые респираторные вирусные инфекции и др.).
Клиническая картина
Приступы удушья у таких больных характеризуются меньшей остротой развития, продолжаются дольше, хуже купируются β₂-адреномиметиками. Даже после купирования приступа в легких остаются жесткое дыхание с удлиненным выдохом и сухие хрипы. Часто симптомы бронхиальной астмы сочетаются с симптомами хронического бронхита. У таких больных присутствует постоянный кашель, иногда со слизисто-гнойной мокротой, температура тела повышается до субфебрильных значений. Нередко вечером появляется озноб, чувство зябкости между лопатками, а ночью – потливость, преимущественно в области верхней части спины, шеи и затылка. У этих больных часто выявляют полипозно-аллергический риносинусит. Обращают на себя внимание выраженность и стойкость обструкивных изменений вентиляции, которые не восстанавливаются полностью после ингаляции β₂- адреномиметиков и купирования приступа удушья. У больных инфекционно-зависимой бронхиальной астмой значительно быстрее, чем у больных атопической астмой, развивается эмфизема легких, легочное сердце с ХСН.
У этих больных часто выявляют полипозно-аллергический риносинусит. Обращают на себя внимание выраженность и стойкость обструкивных изменений вентиляции, которые не восстанавливаются полностью после ингаляции β₂- адреномиметиков и купирования приступа удушья. У больных инфекционно-зависимой бронхиальной астмой значительно быстрее, чем у больных атопической астмой, развивается эмфизема легких, легочное сердце с ХСН.
Лабораторные и инструментальные исследования
· Рентгенологически по мере прогрессирования заболевания у больных появляются и нарастают признаки повышенной воздушности легких: повышенная прозрачность легочных полей, расширение ретростернальных и ретрокардиальных пространств, уплощение диафрагмы, могут выявляться признаки пневмонии.
· При наличии активного инфекционно-воспалительного процесса в органах дыхания возможны лейкоцитоз на фоне выраженной эозинофилии крови, увеличение СОЭ, появление СРБ, увеличение содержания в крови α- и γ-глобулинов, повышение активности кислой фосфатазы более 50 ед/мл.
· При цитологическом исследовании мокроты подтверждается ее гнойный характер по преобладанию в мазке нейтрофилов и альвеолярных макрофагов, хотя также наблюдается эозинофилия.
· При бронхоскопии обнаруживают признаки воспаления слизистой оболочки, гиперемию, слизисто-гнойный характер секрета; в смывах из бронхов при цитологическом исследовании преобладают нейтрофилы и альвеолярные макрофаги.
Необходимые лабораторные исследования
Необходимые лабораторные исследования для установления наличия и выявления роли инфекции в патологическом процессе.
· Определение в сыворотке крови АТ к хламидиям, моракселе, микоплазме.
· Высев из мокроты, мочи и кала грибковых микроорганизмов в диагностических титрах.
· Положительные кожные пробы с грибковыми аллергенами.
· Выявление вирусных Аr в эпителии слизистой оболочки носа методом иммунофлюоресценции.
· Четырехкратный прирост в сыворотке крови титров АТ к вирусам, бактериям и грибам при наблюдении в динамике.
Дисгормональный (гормонозависимый) вариант
При этом варианте для лечения больных обязательно системное применение ГК, а их отмена или уменьшение дозировки приводит к ухудшению состояния.
Как правило, больные с гормонозависимым вариантом течения болезни принимают ГК, причем формирование гормональной зависимости существенно не связано с длительностью приема и дозой этих препаратов. У больных получавших ГК, необходимо проверять наличие осложнений терапии (угнетение функции коры надпочечников, синдром Иценко-Кушинга, остеопороз и переломы костей, АГ, повышение контрацепции глюкозы в крови, язвы желудка и двенадцатиперстной кишки, миопатии, изменения психики).
Гормональная зависимость может быть следствием ГК недостаточности и/или ГК резистентности.
· Глюкокортикоидная недостаточность, в свою очередь, может быть надпочечниковой и вненадпочечниковой.
§ Надпочечниковая глюкокортикоидная недостаточность возникает при снижении синтеза корой надпочечников кортизола, при преобладании синтеза корой надпочечников гораздо менее биологически активного кортикостерона.
§ Вненадпочечниковая глюкокортикоидная недостаточность возникает при повышенном связывании кортизола траскортином, альбумином, нарушениях в системе регуляции «гипоталамус – гипофиз – кора надпочечников», при повышенном клиренсе кортизола и т. д.
· ГК-резистентность может развиваться у больных с наиболее тяжелым течением бронхиальной астмы; при этом снижается способность лимфоцитов адекватно реагировать на кортизол.
Необходимые лабораторные исследования
Необходимые лабораторные исследования для выявления механизмов, формирующих гормонозависимый вариант бронхиальной астмы.
· Определение уровня суммарных 11-оксикортикостероидов и/или кортизола в плазме крови.
· Определение концентрации 17-оксикортикостероидов и кетостероидов в моче.
· Суточный клиренс кортикостероидов.
· Поглощение кортизола лимфоцитами и
или количество глюкокортикоидных рецепторов в лимфоцитах.
· Малый дексаметазоновый тест.
Дозированный вариант
Дозированный вариант бронхиальной астмы, как правило, сочетается с другими клинико-патогенетическими вариантами (чаще всего с атопическим) и диагностируется в тех случаях, когда обострения бронхиальной астмы связаны с фазами менструального цикла (обычно обострения возникают в предменструальный период).
Клиническая картина
Обострение бронхиальной астмы (возобновление или учащение приступов удушья, нарастание одышки, кашель с вязкой трудноотделяемой мокротой и т.д.) перед менструацией у таких больных часто сопровождается симптомами предменструального напряжения: мигренью, сменой настроения, пастозностью лица и конечностей, альгоменореей. Этот вариант бронхиальной астмы характеризуется более тяжелым и прогностически неблагоприятным течением.
Необходимые лабораторные исследования
Необходимые лабораторные исследования для диагностики нарушений гормональной функции яичников у больных бронхиальной астмой женщин.
· Тест базальной термометрии в сочетании с цитологическим исследованием влагалищных мазков (кольпоцитологический метод).
· Определение содержания эстрадиола и прогестерона в крови радиоиммунным методом в определенные дни менструального цикла.
Выраженный адренергический дисбаланс
Адренергический дисбаланс – нарушение соотношения между β- и α-адренергическими реакциями. Помимо передозировки β-адреномиметиков, факторами, способствующими формированию адренергического дисбаланса, являются гипоксемия и изменения кислотно-щелочного состояния.
Помимо передозировки β-адреномиметиков, факторами, способствующими формированию адренергического дисбаланса, являются гипоксемия и изменения кислотно-щелочного состояния.
Клиническая картина
Адренергический дисбаланс наиболее часто формируется у больных с атопическим вариантом бронхиальной астмы и при наличии вирусной и бактериальной инфекции в остром периоде. Клинические данные, позволяющие предполагать наличие адренергического баланса или склонность к его развитию:
· Усугубление или развитие бронхиальной обструкции при введении или ингаляции β-адреномиметика;
· Отсутствие или прогрессирующее уменьшение эффекта при введении или ингаляции β-адреномиметика;
· Длительный прием (парентерально, внутрь, ингаляционно, интраназально) β-адреномиметиков.
Необходимые лабораторные исследования
К наиболее простым и доступным критериям диагностики адренергического дисбаланса относится уменьшение реакции бронходилатации (по показаниям ОФВ₁, мгновенной объемной скорости (МОС) вдоха, МОС выдоха и максимальной вентиляции легких) в ответ на ингаляцию β-адреномиметиков или парадоксальная реакция (нарастание обструкции бронхов более чем на 20% после ингаляции β-адреномиметика).
Холинергический (ваготонический) вариант
Этот вариант течения бронхиальной астмы связан с нарушением обмена ацетилхолина и повышенной активностью парасимпатического отдела вегетативной нервной системы.
Клиническая картина
Холинергический вариант характеризуется следующими особенностями клинической картины.
· Возникает преимущественно у пожилых людей.
· Формируется через несколько лет после заболевания бронхиальной астмой.
· Ведущий клинический симптом – одышка не только при физической нагрузке, но и в покое.
· Наиболее ярким клиническим проявлением холинергического варианта течения бронхиальной астмы является продуктивный кашель с отделением большого количества слизистой, пенистой мокроты (300 – 500 мл и более в сутки), что дало повод назвать этот вариант бронхиальной астмы «влажная астма».
· Быстро наступающий бронхоспазм под влиянием физической нагрузки, холодного воздуха, резких запахов.
· Нарушение бронхиальной проводимости на уровне средних и крупных бронхов, что проявляется обилием сухих хрипов над всей поверхностью легких.
· Проявлением гиперваготонии являются ночные приступы удушья и кашля, повышенная потливость, гипергидроз ладоней, синусовая брадикардия, аритмия, артериальная гипотензия, частое сочетание бронхиальной астмы с язвенной болезнью.
Нервно-психический вариант
Этот клинико-патогенетический вариант бронхиальной астмы диагностируется в тех случаях, когда нервно-психические факторы способствуют провокации и фиксации астматических симптомов, а изменения функционирования нервной системы становятся механизмами патогенеза бронхиальной астмы. У некоторых больных бронхиальная астма является своеобразной формой патологической адаптации больного к окружающей среде и решения социальных проблем.
Известны следующие клинические варианты нервно-психической бронхиальной астмы.
·Неврастеноподобный вариант развивается на фоне сниженной самооценки, завышенных требований к себе и тягостного сознания своей несостоятельности, от чего и «защищает» приступ бронхиальной астмы.
·Истероподобный вариант может развиваться на фоне повышенного уровня притязаний больного к значимым лицам микросоциального окружения (семья, производственный коллектив и др. ). В этом случае с помощью приступа бронхиальной астмы больной пытается достигнуть удовлетворения своих желаний.
). В этом случае с помощью приступа бронхиальной астмы больной пытается достигнуть удовлетворения своих желаний.
·Психастенический вариант течения бронхиальной астмы отличает повышенная тревожность, зависимость от значимых лиц микросоциального окружения и низкая способность к самостоятельным решениям. «Условная приятность» приступа заключается в том, что он «избавляет» больного от необходимости принимать ответственное решение.
·Шунтовый механизм приступа обеспечивает разрядку невротической конфронтации членов семьи и получение внимания и заботы во время приступа со стороны значимого окружения.
Диагностика нервно-психического вариантаоснована на анамнестических и тестовых данных, полученных при заполнении специальных опросников и анкет.
Аутоиммунная астма
Аутоиммунная астма возникает в результате сенсибилизации больных к Аr легочной ткани и встречаются у 0,5 – 1% больных бронхиальной астмой. Вероятно, развитие этого клинико-патогенетического варианта обусловлено аллергическими реакциями IIIи IVтипов по классификации Кумбса и Джелла (1975).
Основные диагностические критерии аутоиммунной астмы:
· Тяжелое, непрерывно рецидивирующее течение.
· Формирование у больных ГК-зависимости и ГК-резистентности.
· Выявление противолегочных АТ, повышение концентрации ЦИК и активности кислой фосфатазы сыворотки крови.
Аутоиммунная бронхиальная астма – редкий, но наиболее тяжелый вариант течения бронхиальной астмы.
«Аспириновая» бронхиальная астма
Происхождение аспиринового варианта бронхиальной астмы связывают с нарушением метаболизма арахидоновой кислоты и повышением выработки лейкотриенов. В этом случае формируется так называемая аспириновая триада, включающая бронхиальную астму, полипоз носа (околоносовых пазух), непереносимость ацетилсалициловой кислоты и других НПВС. Наличие аспириновой триады отмечается у 4,2% больных с бронхиальной астмой. В ряде случаев один из компонентов триады – полипоз носа – не выявляется. Возможно наличие сенсибилизации к инфекционным или неинфекционным аллергенам. Важное значение имеют данные анамнеза о развитии приступа удушья после приема ацетилсалициловой кислоты и других НПВС. В условиях специализированных учреждений этим больным проводят пробу с ацетилсалициловой кислотой с оценкой динамики ОФВ₁.
Важное значение имеют данные анамнеза о развитии приступа удушья после приема ацетилсалициловой кислоты и других НПВС. В условиях специализированных учреждений этим больным проводят пробу с ацетилсалициловой кислотой с оценкой динамики ОФВ₁.
Особые формы бронхиальной астмы
·Бронхиальная астма у пожилых. У пациентов пожилого возраста затруднены как диагностика бронхиальной астмы, так и оценка тяжести ее течения из-за большого количества сопутствующих заболеваний, например хронического обструктивного бронхита, эмфиземы легких, ИБС с признаками левожелудочковой недостаточности. Кроме того, с возрастом в бронхах уменьшается количество β₂-адренорецепторов, поэтому применение β-адреномиметиков у пожилых менее эффективно.
·Профессиональная бронхиальная астма составляет в среднем 2% всех случаев этого заболевания. Известно более 200 веществ, используемых в производстве (от высокоактивных низкомолекулярных соединений, например изоцианатов, до известных иммуногенов, таких как соли платины, растительные комплексы и продукты животного происхождения), способствующих возникновению бронхиальной астмы. Профессиональная астма может быть как аллергической, так и неаллергической. Важным критерием диагностики считают отсутствие симптомов заболевания до начала данной профессиональной деятельности, подтвержденная связь между их появлением на рабочем месте и исчезновением после ухода с него. Диагноз подтверждают результаты измерения ПСВ на работе и вне рабочего места, специфических провокационных тестов. Необходимо как можно раньше диагностировать профессиональную астму и прекратить контакт с повреждающим агентом.
Профессиональная астма может быть как аллергической, так и неаллергической. Важным критерием диагностики считают отсутствие симптомов заболевания до начала данной профессиональной деятельности, подтвержденная связь между их появлением на рабочем месте и исчезновением после ухода с него. Диагноз подтверждают результаты измерения ПСВ на работе и вне рабочего места, специфических провокационных тестов. Необходимо как можно раньше диагностировать профессиональную астму и прекратить контакт с повреждающим агентом.
·Сезонная бронхиальная астма обычно сочетаетсч с сезонным аллергическим ренитом. В период между временами года, когда происходит обострение, проявления бронхиальной астмы могут полностью отсутствовать.
·Кашлевой вариант бронхиальной астмы: сухой приступообразный кашель является основным, а иногда и единственным симптомом заболевания. Он часто возникает в ночные часы и, как правило, не сопровождается свистящими хрипами.
Астматический статус
Астматический статус (угрожающее жизни обострение) – необычный по тяжести для данного больного терапии бронходилататорами. Под астматическим статусом понимают также тяжелое обострение бронхиальной астмы, требующее оказания медицинской помощи в условиях стационара. Одной из причин развития астматического статуса может быть блокада β₂-адренорецепторов вследствие передозировки β₂-адреномиметиков.
Под астматическим статусом понимают также тяжелое обострение бронхиальной астмы, требующее оказания медицинской помощи в условиях стационара. Одной из причин развития астматического статуса может быть блокада β₂-адренорецепторов вследствие передозировки β₂-адреномиметиков.
Развитию астматического статуса могут способствовать недоступность постоянной медицинской помощи, отсутствие объективного мониторинга состояния, включая пикфлоуметрию, неспособность больного к самоконтролю, неадекватное предшествующее лечение (обычно отсутствие базисной терапии), тяжелый приступ бронхиальной астмы, отягощенный сопутствующими заболеваниями.
Клинически астматический статусхарактеризуется резко выраженной экспираторной одышкой, чувством тревоги вплоть до страха смерти. Больной принимает вынужденное положение с наклоном туловища вперед и упором на руки (плечи приподняты). В акте дыхания принимают участие мышцы плечевого пояса, грудной клетки и брюшного пресса. Продолжительность выдоха резко удлинена, выслушиваются сухие свистящие и гудящие хрипы, при прогрессировании дыхание становится ослабленным вплоть до «немых легких» (отсутствие дыхательных шумов при аускультации), что отражает крайнюю степень бронхиальной обструкции. продолжение
продолжение
—PAGE_BREAK—
Осложнения
Пневмоторакс, пневмомедиастиум, эмфизема легких, дыхательная недостаточность, легочное сердце.
Дифференциальная диагностика
Диагноз бронхиальной астмы следует исключить, если при мониторировании параметров внешнего дыхания не обнаруживают нарушений бронхиальной проходимости, отсутствуют суточные колебания ПСВ, гиперактивность бронхов и приступы кашля.
При наличии бронхообструктивного синдрома проводят дифференциальную диагностику между основными нозологическими формами, для которых характерен этот синдром.
· При проведении дифференциальной диагностики бронхообструктивных состояний необходимо помнить, что бронхоспазм и кашель способны вызвать некоторые химические вещества, в том числе ЛС: НПВС (наиболее часто ацетилсалициловая кислота), сульфиты (содержатся, например, в чипсах, креветках, сушеных фруктах, пиве, винах, а также в метоклопрамиде, инъекционных формах эпинефрина, лидокаина), β-адреноблокаторы (включая глазные капли), тартразин (желтый пищевой краситель), ингибиторы АПФ. Кашель вызванный ингибиторами АПФ, обычно сухой, плохо купируемый противокашлевыми средствами, β-адреномиметиками и ингаляционными ГК, полностью исчезает после отмены ингибиторов АПФ.
Кашель вызванный ингибиторами АПФ, обычно сухой, плохо купируемый противокашлевыми средствами, β-адреномиметиками и ингаляционными ГК, полностью исчезает после отмены ингибиторов АПФ.
Таблица. Дифференциально-диагностические критерии бронхиальной астмы, хронического бронхита и эмфиземы легких
· Бронхоспазм также может быть спровоцирован желудочно-пищеводным рефлюксом. Рациональное лечение последнего сопровождается устранением приступов экспираторной одышки.
· Симптомы, сходные с бронхиальной астмой, возникают при дисфункции голосовых связок («псевдоастма»). В этих случаях необходима консультация отоларинголога и фониатра.
· Если при рентгенографии грудной клетки у больных бронхиальной астмой выявляют инфильтраты, следует провести дифференциальную диагностику с типичными и атипичными инфекциями, аллергическим бронхолегочным аспергиллезом, легочными эозинофильными инфильтратами различной этиологии, аллергическим гранулематозом в сочетании с ангиитом (синдром Черджа-Стросс).
Лечение
Бронхиальная астма – заболевание неизлечимое. Основная цель терапии – поддержание нормального качества жизни, включая физическую активность.
Тактика лечения
Цели лечения:
· Достижение и поддержание контроля над симптомами болезни.
· Предотвращение обострения заболевания.
· Поддержание функции легких, по возможности близкой к нормальным величинам.
· Поддержание нормального уровня активности, в том числе физической.
· Исключение побочных эффектов противоастматических ЛС.
· Предотвращение развития необратимой бронхиальной обструкции.
· Предотвращение связанной с бронхиальной астмой смертности.
Контроля бронхиальной астмы можно достигнуть у большинства пациентов, его можно определить следующим образом:
· Минимальная выраженность (в идеале отсутствие) хронических симптомов, включая ночные.
· Минимальные (нечастые) обострения.
· Отсутствие необходимости в скорой и неотложной помощи.
· Минимальная потребность (в идеале отсутствие) в применении β-адреномиметиков (по мере необходимости).
· Отсутствие ограничений активности, в том числе физической.
· Суточные колебания ПСВ менее 20%.
· Нормальные (близкие к нормальным) показатели ПСВ.
· Минимальная выраженность (или отсутствие) нежелательных эффектов ЛС.
Ведение больных бронхиальной астмой предусматривает шесть основных компонентов.
1.Обучение больных для формирования партнерских отношений в процессе их ведения
2.Оценка и мониторинг тяжести заболевания как с помощью записи симптомов, так и, по возможности, измерения функции легких; для больных со среднетяжелым и тяжелым течением оптимально проведение суточной пикфлоуметрии.
3.Устранение воздействия факторов риска.
4.Разработка индивидуальных планов лекарственной терапии для длительного ведения пациента (с учетом степени тяжести заболевания и доступности противоастматических препаратов).
5.Разработка индивидуальных планов купирования обострений.
6.Обеспечение регулярного динамического наблюдения.
Образовательные программы
Основа образовательной системы для больных в пульмонологии – «Школы» астмы. По специально разработанным программам пациентам в доступной форме разъясняют суть заболевания, методы профилактики приступов (устранение воздействия триггеров, превентивное применение ЛС). В ходе реализации обязательным считают научить больного самостоятельно управлять течением бронхиальной астмы в различных ситуациях, разработать для него письменный план выхода из тяжелого приступа, обеспечить доступность обращения к медицинскому работнику, научить пользоваться в домашних условиях пикфлоуметром и вести суточную кривую ПСВ, а также правильно использовать дозирующие ингаляторы. Работа школ астмы наиболее результативна среди женщин, некурящих пациентов и пациентов с высоким социально-экономическим положением.
Медикаментозная терапия
Исходя из патогенеза бронхиальной астмы, для лечения применяют бронхорасширяющие средства (β₂-адреномиметики, м-холиноблокаторы, ксантины) и противовоспалительные противоастматические препараты (ГК, стабилизаторы мембран тучных клеток и ингибиторы лейкотриенов).
Противовоспалительные противовоспалительные препараты (базисная терапия)
· ГК: терапевтический эффект препаратов связан, в частности, с их способностью увеличивать количество β₂-адренорецепторов в бронхах, тормозить развитие аллергической реакции немедленного типа, уменьшить выраженность местного воспаления, отек слизистой оболочки бронхов и секреторную активность бронхиальных желез, улучшать мукоцилиарный транспорт, снижать реактивность бронхов.
· Стабилизаторы мембран тучных клеток (кромоглициевая кислота и недокромил, а также комбинированные с β₂-адреномиметиками короткого действия препараты) действуют местно, предотвращая дегрануляцию тучных клеток и высвобождение из них гистомина; подавляют как немедленную, так и отсроченную бронхоспастическую реакцию на вдыхаемый Аr, предупреждают развитие бронхоспазма при вдыхании холодного воздуха или при физической нагрузке. При длительном приеме они уменьшают гиперактивность бронхов, снижают частоту и длительность приступов бронхоспазма. Они более эффективны в детском и молодом возрасте. Препараты этой группы не применяют для лечения приступа бронхиальной астмы.
Они более эффективны в детском и молодом возрасте. Препараты этой группы не применяют для лечения приступа бронхиальной астмы.
· Антагонисты лейкотриеновых рецепторов (зафирлукаст, монтелукаст) – новая группа противовоспалительных противоастматических аппаратов. Препараты уменьшают потребность в β₂-адреномиметиках короткого действия, эффективны для профилактики приступов бронхоспазма. Применяют внутрь. Уменьшают потребность в ГК («спарринг-эффект»).
Бронхорасширяющие препараты
Следует помнить, что все бронхолитические препараты при лечении бронхиальной астмы оказывают симптоматический эффект; частота их использования служит индикатором эффективности базисной противовоспалительной терапии.
· β₂-Адреномиметики короткого действия (сальбутамол, фенотерол) вводят ингаляционно, их считают средством выбора для купирования приступов (точнее – обострения) бронхиальной астмы. При ингаляционном введении действие начинается быстро в первые 4 минуты. Препараты выпускают в виде дозируемых аэрозолей, сухой пудры и растворов для ингаляторов (при необходимости длительной ингаляции растворы вдыхают через небулайзер).
§ Для введения ЛС применяют дозирующие ингаляторы, порошковые ингаляторы и распыление через небулайзер. Для правильного применения дозирующих ингаляторов пациенту необходимы определенные навыки, так как в противном случае лишь 10-15% аэрозоля попадает в бронхиальное дерево. Правильная техника применения состоит в следующем.
Ø Снять колпачек с мундштука и хорошо встряхнуть болончик.
Ø Сделать полный выдох.
Ø Перевернуть баллончик вверх дном.
Ø Расположить мундштук перед широко открытым ртом.
Ø Начать медленный вдох, в это же время нажать на ингалятор и продолжить глубокий вдох до конца (вдох не должен быть резким!).
Ø Задержать дыхание не менее чем на 10 секунд.
Ø Через 1-2 минуты сделать повторную ингаляцию (за 1 вдох на ингалятор нужно нажать только 1 раз)
§ При применении системы «легкое дыхание» (используется в некоторых лекарственных формах сальбутамола и беклометазона) пациент должен открыть колпачок мундштука и сделать глубокий вдох. Нажимать на баллончик и координировать вдох не требуется.
Нажимать на баллончик и координировать вдох не требуется.
§ Если пациент не способен выполнить вышеперечисленные рекомендации, следует использовать спейсер (специальную пластиковую колбу, в которую распыляют аэрозоль перед вдохом) или спейсер с клапаном – аэрозольную камеру, из которойбольной вдыхает препарат. Правильная техника применения спейсера состоит в следующем.
Ø Снять крышечку с ингалятора и встряхнуть его, затем вставить ингалятор в специальное отверстие прибора.
Ø Взять мундштук в рот.
Ø Нажать на баллончик для получения дозы препарата.
Ø Сделать медленный и глубокий вдох.
Ø Задержать дыхание на 10 с, а затем выдохнуть в мундштук.
Ø Вдохнуть еще раз, но не нажимая на баллончик.
Ø Отодвинуть прибор ото рта.
Ø Подождать 30 с перед приемом следующей ингаляционной дозы.
· β₂-Адреномиметики длительного действия применяют ингаляционно (салметерол, формотерол) или перорально (лекарственные формы сальбутамола с замедленным высвобождением). Длительность их действия около 12 часов. Препараты вызывают расширение бронхов, усиление мукоцилиарного клиренса, а также ингибируют высвобождение веществ, обусловливающих бронхоспазм (например, гистамина). β₂-адреномиметики эффективны для предупреждения приступов удушья, особенно ночных. Их часто применяют в сочетании с противовоспалительными противоастматическими препаратами.
Длительность их действия около 12 часов. Препараты вызывают расширение бронхов, усиление мукоцилиарного клиренса, а также ингибируют высвобождение веществ, обусловливающих бронхоспазм (например, гистамина). β₂-адреномиметики эффективны для предупреждения приступов удушья, особенно ночных. Их часто применяют в сочетании с противовоспалительными противоастматическими препаратами.
· м-Холиноблокаторы (ипратропия бромид) после ингаляции действуют через 20-40 минут. Способ введения ингаляционный из баллончика или через спейсер. Специально выпускаемые растворы вдыхают через небулайзер.
· Комбинированные бронхорасширяющие препараты, содержащие β₂-адреномиметик и м-холиноблокатор (баллончик и раствор для небулайзера).
· Препараты теофиллина короткого действия (теофиллин, аминофиллин) как бронходилататоры менее эффективны, чем ингаляционные β₂-адреномиметики. Они часто вызывают выраженные побочные эффекты, которых можно избежать, назначив оптимальную дозу и контролируя концентрацию теофиллина в крови. Если больной уже принимает препараты теофиллина пролонгированного действия, введение аминофиллина внутривенно возможно только после определения концентрации теофиллина в плазме крови!
Если больной уже принимает препараты теофиллина пролонгированного действия, введение аминофиллина внутривенно возможно только после определения концентрации теофиллина в плазме крови!
· Препараты теофиллина пролонгированного действия применяют внутрь. Метилкаснтины вызывают расширение бронхов, тормозят высвобождение медиаторов воспаления из тучных клеток, моноцитов, эозинофилов и нейтрофилов. В связи с длительным действием препараты уменьшают частоту ночных приступов, замедляют раннюю и позднюю фазу астматического ответа на воздействие аллергена. Препараты теофиллина могут вызвать серьезные побочные эффекты, особенно у пациентов старшего возраста; лечение рекомендовано проводить под контролем содержания теофиллина в крови.
Принципы лечения обострений бронхиальной астмы
Обострение бронхиальной астмы – эпизоды прогрессивного нарастания частоты приступов экспираторного удушья, одышки, кашля, появление свистящих хрипов, чувства нехватки воздуха и сдавления грудной клетки или сочетания этих симптомов, продолжающихся от нескольких часов до нескольких недель и более. Тяжелые обострения, иногда со смертельным исходом, обычно связаны с недооценкой врачом тяжести состояния пациента, неверной тактикой в начале обострения. Принципы лечения обострения следующие.
Тяжелые обострения, иногда со смертельным исходом, обычно связаны с недооценкой врачом тяжести состояния пациента, неверной тактикой в начале обострения. Принципы лечения обострения следующие.
· Больной бронхиальной астмой должен знать ранние признаки обострения заболевания и начать самостоятельно купировать их.
· Оптимальный путь введения ЛС – ингаляционный с использованием небулайзеров.
· Препараты выбора для быстрого купирования бронхиальной обструкции – ингаляционные β₂-адреномиметики короткого действия.
· При неэффективности ингаляционных β₂-адреномиметиков, а также при тяжелых обострениях применяют системные ГК перорально или внутривенно.
· Для уменьшения гипоксемии проводят оксигенотерапию.
· Эффективность терапии определяют с помощью спирометрии и/или пикфлуометрии по изменению показателей ОФВ₁ или ПСВ.
Лечение при астматическом статусе
Необходимо исследовать ФВД каждые 15-30 мин (как минимум), ПСВ и кислородный пульс. Полная стабилизация состояния больного может быть достигнута за 4 ч интенсивной терапии в отделении неотложной помощи, если в течении этого периода она не достигнута, продолжают наблюдение в течение 12-24 ч либо госпитализируют в общее отделение или отделение интенсивной терапии (при гипоксемии и гиперкапнии, признаках утомления дыхательной мускулатуры.
Полная стабилизация состояния больного может быть достигнута за 4 ч интенсивной терапии в отделении неотложной помощи, если в течении этого периода она не достигнута, продолжают наблюдение в течение 12-24 ч либо госпитализируют в общее отделение или отделение интенсивной терапии (при гипоксемии и гиперкапнии, признаках утомления дыхательной мускулатуры.
При астматическом статусе, как правило, сначала проводят ингаляцию β₂-адреномиметиков (при отсутствии в анамнезе данных о передозировке), можно в комбинации с м-холиноблокатором и лучше через небулайзер. Большинству пациентов с тяжелым приступом показано дополнительное назначение ГК. Ингаляция β₂-адреномиметиков через небулайзеры в сочетании с системными ГК, как правило, купирует приступ в течении 1 часа. При тяжелом приступе необходима оксигенотерапия. Пациент остается в стационаре до исчезновения ночных приступов и снижения субъективной потребности в бронходилататорах короткого действия до 3-4 ингаляций в сутки.
Если состояние не улучшилось, но и нет необходимости в ИВЛ, показаны ингаляции кислородно-гелиевой смеси (вызывает снижение сопротивления газовым потокам в дыхательных путях, турбулентные потоки в мелких бронхах становятся ламинарными), введение магния сульфата внутривенно, вспомогательная неинвазивная ингаляция. Перевод больного с астматическим статусом на ИВЛ проводят по жизненным показаниям в любых условиях (вне лечебного учреждения, в отделении неотложной помощи, в общем отделении или отделении интенсивной терапии). Процедуру проводит анестезиолог или реаниматолог. Цель ИВЛ при бронхиальной астме – поддержка оксигенации, нормализация рН крови, предупреждение ятрогенных осложнений. В ряде случаев при механической вентиляции легких необходима внутривенная инфузия раствора натрия гидрокарбоната.
Перевод больного с астматическим статусом на ИВЛ проводят по жизненным показаниям в любых условиях (вне лечебного учреждения, в отделении неотложной помощи, в общем отделении или отделении интенсивной терапии). Процедуру проводит анестезиолог или реаниматолог. Цель ИВЛ при бронхиальной астме – поддержка оксигенации, нормализация рН крови, предупреждение ятрогенных осложнений. В ряде случаев при механической вентиляции легких необходима внутривенная инфузия раствора натрия гидрокарбоната.
продолжение
—PAGE_BREAK—
Сестринский процесс при пневмонии реферат
украинская диаспора реферат
Да Прямо в точку. Можно констатировать, что в большинстве конституций компетенция правительства очерчивается самым общим образом. Тогда накрыть кастрюлю крышкой, поставить на довольно большой огонь. Реакция является в некоторой степени экзотермической, т. Во-первых, воспользуйтесь настройками, предусмотренными производителями ботинок.
права потребителей диплом скачать
Род украинской народной исторической песни. Пойду я схожу на одноклассники и приду через несколько минут. Чешуйчатая форма развивается медленно и характеризуется выпадением шерсти (плешинки). К факторам глобального характера можно также отнести практически повсеместный рост мощности сравнительно агрессивного по своим свойствам техногенного слоя, появление разрушающих строительные материалы микроорганизмов и т.
скачать программы для нокиа 6720
Сохранилось письмо графа Головкина к Мазепе, писанное из Лебедина и помеченное 22 декабря 1708 г. Но приключения были не простыми, а очень загадочными, веселыми и озорными. Форму для запекания смазать жиром и положить в нее пласты-один на другой. Но неизменны при всех превращеньях пастыри Божьи врач и священник. Не льсти в болести больше сляжешь, все скажешь.
скачать sound для css
Паивать неуклюжесть пазок, неукротимый пазовый неуловимость пазанок неумелость паз неумелый пажить неуместный паж неумный. Парень категорически не хочет первый раз в презервативе (да и меня это смущает). Героическая Царицынская оборона 1918-1919 разрушила планы по соединению южной интервенции с восточным фронтом. Ведь с ним приятнее. В Италии, согласно банковским правилам безопасности, служащие в случае вооруженного нападения обязаны выполнять требования преступников, чтобы избежать жертв.
Парень категорически не хочет первый раз в презервативе (да и меня это смущает). Героическая Царицынская оборона 1918-1919 разрушила планы по соединению южной интервенции с восточным фронтом. Ведь с ним приятнее. В Италии, согласно банковским правилам безопасности, служащие в случае вооруженного нападения обязаны выполнять требования преступников, чтобы избежать жертв.
скачать плеер 3 2 1
Образование входной огнестрельной раны и «штанц»- марки при выстреле в упор (схема). Он содержится в самих костях и называется губчатым костным веществом. При ношении на голове стального шлема пилотка убирается в карман. На темных ворсистых тканях копоть и порошинки при простом осмотре глазом могут остаться необнаруженными, особенно если область поражения обильно залита кровью. Повышенная потливость, особенно на закрытых участках кожного покрова, испарение пота с которых затруднено.
Многие знакомые фасонщики отовариваются «дополнительными глазами» много загодя приобретения спиннинга или лодки.
У кого дырочка маленька-кругленька, могут обмотать кончик ниткой и подровнять. Определяющим фактором здесь является сродство веществ друг к другу, а также к духам других веществ.
Людей тоже почти. Это известные и знающие специалисты, включая Нобелевских лауреатов. Расплодилось даже прямо у моего дома. Не знаю есть ли у вас такое, но если интересно могу рассказать. Помимо версии, на которой настаивают подсудимый и его адвокат, родителей возмущает и поведение Антона. Отличный рекламный ролик с Канских львов. Дескать, скачать сериал дикий торрент, только не над тем, что дорого.
Сестринский процесс при пневмонии реферат — хочу подумал
Бжегменпрний вариант тртщцрривп остеосинтеы с использованием шестивиптовой спннальной системы 5. По колличестве автомобилей,выставленных на торговлю не сравнится ни один авторынок. Местность, скачать анна ольховская Камышином, очень рано приобрела обширную известность. Всего пойнтов 2391904, верных ответов на вопросы 737.
Вышивальщицы верили, что, утерев лицо таким полотенцем, близкий человек освободится от болести, сотрет с себя приставшие худобы. Найти нужные доводы для обоснования чегон.
Комментарии:
Нет комментариев к этой записи…
случаев ухода за пациентами в критическом состоянии.
Лидия Эстер Лопеш да Силва, Reis PED dos, Jesus CAC de. Сестринский процесс в контексте респираторных заболеваний …
Английский / португальский
J Nurs UFPE on line., Ресифи, 8 (8): 2746-53, август 2014 г. 2750
DOI: 10.5205 / reuol.6081- 52328-1-SM.0808201423
, такие как характеристики секторов,
разнообразие изучаемых клиентов и размер выборки.
В этом исследовании мы определили как фактический диагноз
,
как риск, представленный в выборке.
Примечательно, что фактический диагноз
описывает ответы, имеющиеся у пациентов, и риск
,
возможных ответов. Тот факт, что
большинства диагнозов классифицируются как актуальные, свидетельствует
о том, что лечение в отделении интенсивной терапии должно быть сосредоточено на
восстановлении здоровья. Однако идентификация
Однако идентификация
диагноза риска, основанная на
факторах, которые способствуют повышению уязвимости
к патогенам, также указывает на то, что
вызывает озабоченность по поводу профилактических аспектов
в уходе за пациентами.18-9
Принимая во внимание иерархию диагностики Таксономии II организации
, было рассмотрено шесть доменов
: питание,
устранение и обмен, активность / отдых,
восприятие / познание, безопасность / защита и
Комфорт. Однако большинство ND, выявленных в этом исследовании
, относились к домену
активность / отдых, с 28% перечисленных диагнозов.
Мы решили обсудить NE, у которого
частота выше 80%,
, которые обозначают наиболее частые физиологические потребности
в выборке, а именно: Нарушенная
Целостность кожи (100%), самостоятельная — дефицит ухода (100%),
нарушение речевой коммуникации (95%),
чрезмерный объем жидкости (90%), неэффективная защита
(90%), нарушение газообмена
(85%), нарушение сенсорной Восприятие (85%),
нарушение глотания (80%) и нарушение подвижности
в постели (80%). Эти ND имеют преобладающее описание
Эти ND имеют преобладающее описание
другими исследователями,
, что подчеркивает важность знания
медсестринских вмешательств, необходимых для надлежащего ухода за этими пациентами
, поскольку они
распространены в повседневном уходе.7,14 17-8,21-3
Что касается диагностики нарушения целостности кожи,
это присутствовало в 100% выборки. Это
ND в основном было вызвано механическими факторами
, связанными с давлением или истиранием, наличием
катетеров для введения лекарств, проверки давления крови
или гемодиализа.Инвазивные процедуры
распространены в отделениях интенсивной терапии, чтобы
контролировать жизненно важные функции пациента и лечить
различных дисбалансов. Таким образом, это ожидаемое состояние
, о котором сообщалось в нескольких исследованиях
, связанных с этим клиентом. 7-8,14,17-8, 23 Это
примечательно, однако, наличие хирургических ран
и дренажа грудной клетки. , сухая кожа, травма от
, сухая кожа, травма от
прокола вены и образования стомы способствовали
увеличению клинических доказательств этого диагноза.
Что касается диагностического дефицита самообслуживания
, связанного с кормлением, купанием, личной гигиеной
и одеванием, сгруппированных, как и другие исследования,
из-за всех проанализированных пациентов
, имеющих одновременный дефицит в четырех областях
. 7,17 Такой дефицит также был высок в других исследованиях
, с частотой около 100%
по сравнению с купанием, одеванием и личной гигиеной
.14,18,22-3 Несмотря на то, что уход за тяжелобольными является обязанностью медсестры
, часто
степень зависимости не определена
, и некоторые получают больше помощи, чем им нужно
, а другие нет. иметь необходимую помощь
.23 Однако медсестра должна уделять
внимание участию пациентов
, стимулируя самопомощь. Отсутствие туалета
для пациентов в исследовательском отделении ограничивало автономию
для тех, кто мог принимать душ,
способствуя, таким образом, высокой частоте этого диагноза
.
Другой установленный диагноз —
нарушение вербальной коммуникации, присутствующее
в 95% выборки. Он представляет собой изменение
для приема и передачи системы символов15,
, обнаруженных как факторы, связанные с наличием
эндотрахеальной трубки или трахеостомии, и
восприятие изменилось из-за седативного эффекта в исследованном образце
. Этот ND также был выявлен в других исследованиях
со значениями
100% и 27.Изучено 3% их выборки.22-3 Чтобы
улучшить коммуникативные навыки, необходимо
активно слушать пациента, используя функции
, такие как прикосновение, седативный эффект и принятие,
, пытаясь уменьшить тревогу, когда
общение.13
НД избыточного объема жидкости,
, представленного в 90% образца, определяется
NANDA-I и повышенным удержанием изотонической жидкости
из-за нарушения нормативных механизмов
.15 Хотя в других исследованиях
идентифицировали этот диагноз у
пациентов в критическом состоянии, их частота не превышает
значений, соответствующих 20%, в отличие от результатов этой работы
. 8 8,14,17-0.22-3 Тем не менее, мы должны обсудить заболевания, представленные в выборке
8 8,14,17-0.22-3 Тем не менее, мы должны обсудить заболевания, представленные в выборке
, указанные ситуации нормативных обязательств
(например, заболевание почек и септический шок
), которые, возможно, способствовали увеличению частоты выявления
.С точки зрения
гидроэлектролитов и кислотно-щелочного баланса, медсестра
должна быть начеку, чтобы способствовать контролю жидкости, электролитов
и элиминации мочи.13
НД неэффективной защиты относится к
пониженной способности защищать от внутри или
внешних угроз.15 В проанализированной выборке
использование антикоагулянтов, мышечная слабость,
неподвижность и пониженное состояние сознания
способствовали высокой частоте
этого диагноза, что соответствует 90% из
больных, то есть 18 человек.Другие исследования
указывают на более низкие частоты по сравнению с наблюдаемым
.14,17-8 Пациенты с изменениями в профиле крови
, иммунодефицитом и инвазивным лечением
подпадают под это условие
. Таким образом, медсестры должны заботиться о себе
Таким образом, медсестры должны заботиться о себе
, поощрять физические упражнения, контролировать
Выявление и лечение внебольничной пневмонии
Ванесса Гибсон Преподаватель, Департамент здравоохранения, Факультет здравоохранения и естественных наук, Университет Нортумбрии, Ньюкасл-апон-Тайн, Англия
Пневмония остается важной причиной заболеваемости и смертности в Великобритании, однако серьезность заболевания недооценивается.Пневмония может быть опасной для жизни, потому что нежные ткани альвеол и легочных капилляров подвержены повреждению в результате воспалительной реакции. Это повреждение приводит к уплотнению, которое предотвращает диффузию кислорода и углекислого газа, а это, в свою очередь, может привести к дыхательной недостаточности. В этой статье приведены рекомендации по диагностике и ведению внебольничной пневмонии, а также информация о профилактике пневмонии. Эта информация должна быть полезной для медсестер, работающих в различных клинических областях, поскольку пациенты с внебольничной пневмонией встречаются в первичной, промежуточной, вторичной и интенсивной терапии.
Стандарт сестринского дела .
30, 12, 53-60.
DOI: 10.7748 / нс.30.12.53.s48
Переписка
Экспертная оценка
Все статьи проходят внешнее двойное слепое рецензирование и проверяются на плагиат с помощью автоматизированного программного обеспечения.
Поступила: 03.07.2015
Принята к печати: 21 августа 2015 г.
Хотите узнать больше?
Подписаться на безлимитный доступ
Попробуйте доступ на 1 месяц всего за 1 фунт стерлингов и получите:
В ваш пакет подписки входит:
- Полный доступ к стандарту ухода.com и приложение «Стандарт медсестер»
- Ежемесячное цифровое издание
- Портфолио RCNi и интерактивные викторины CPD
- Обучение RCNi с помощью 200+ модулей, основанных на фактических данных
- 10 статей в месяц из любого другого журнала RCNi
Подписаться
Студент RCN? Студент стандартного медсестринского дела
Уже подписаны? Войти
Кроме того, вы можете приобрести доступ к этой статье на следующие семь дней. Купить сейчас
Купить сейчас
или
ICS 2020 Реферат № 341 Гуманистическая помощь медсестрам, борющимся с «новой коронавирусной пневмонией»
Гипотеза / цели исследования
COVID -19 разразился в конце декабря 2019 года, и наша больница запустила план экстренного реагирования для борьбы с эпидемией 17 декабря. В общей сложности 308 медсестер в больнице присоединились к больнице Ухань-Иньтань, амбулаторному отделению нашей больницы и новому отделению коронарных сосудов.Для поддержки медсестер первичного звена и ухода за ними группа гуманистических медсестер нашей больницы предприняла активные действия по оказанию гуманистической помощи медсестрам первичного звена на протяжении всего процесса и поддержке протестов медсестер первичного звена.
Дизайн, материалы и методы исследования
1 、 Создание группы гуманистической помощи WeChat для медсестер первой и неотложной помощи. 2 、 Гуманитарная группа под руководством сестринского отделения несет книги, цветы, фрукты, продукты питания медсестре изолятора.3 、 Разработайте анкету по психологическому стрессу и физическому здоровью для обследования медсестер и своевременного психологического вмешательства. 4 、 Оцените психологический статус медсестер, предоставив им отдых медсестрам, которые испытывают серьезный психологический стресс и не могут продолжать выполнять работу. 5 、 Мобилизовать гуманистическую группу медсестер члены, чтобы сделать обнадеживающие видео для медсестер. Психологические консультанты один на один с медсестрами, чтобы поддерживать интенсивный контакт, заботиться о медсестрах психологически и спать.6 Оказывать гуманистическую помощь медсестрам через видео-вечеринку по случаю дня рождения.7. Расставьте комиксы о кобаяши для медсестры.
Результаты
За более чем месяц противоэпидемической работы медсестры объединились и сотрудничали, много работали и пытались лечить пациентов. Несмотря на большое давление, все медсестры первой линии отлично справились с поставленной задачей, ни одна из медсестер не была инфицирована.
Интерпретация результатов
Вспышка внезапной эпидемии - беспрецедентное чрезвычайное событие для страны, больниц и всего медицинского персонала.Большинство молодых медсестер, борющихся с этой вспышкой, - это молодые медсестры, прошедшие самые тяжелые психологические и физические испытания и особенно нуждающиеся в поддержке гуманистической помощи. От гуманистической группы медсестер гуманистический уход и психологическая поддержка на всех этапах, которые они чувствуют не одиноки, своевременно оказываются все виды ухода, чтобы гарантировать здоровье ума и тела медсестры, является наиболее важной задачей гуманистической помощи в В нашей группе, на протяжении всего процесса гуманистической заботы, медсестра получила любовь и тепло, получила хорошую духовную, психологическую и культурную поддержку.Группа гуманитарных наук также была обучена и улучшена на протяжении всего процесса борьбы с эпидемией. Сила заботы - это невидимая духовная поддержка.
Пример из практики: пневмония | OMICS International
История болезни
Пример из практики: пневмония
Мухаммад Зишан Зафар *
Фармацевтический факультет, Университет Саргодхи, Пакистан
- * Автор, ответственный за переписку:
- Зафар MZ
Фармацевтический факультет
Университет Саргодхи
Пакистан
Тел . : 03466189496
: 03466189496
Эл. Почта: [электронная почта защищена]
Дата поступления: 08.07.2016; Дата принятия: 29 июля 2016 г .; Дата публикации: 4 августа 2016 г.
Образец цитирования: Зафар М.З. (2016) Пример из практики: пневмония.Occup Med Health Aff 4: 242. DOI: 10.4172 / 2329-6879.1000242
Авторские права: © 2016 Zafar MZ. Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии указания автора и источника.
Аннотация
Пневмония (от греческого pneuma, «дыхание») — потенциально смертельная инфекция и воспаление нижних дыхательных путей (т.е.например, бронхиолы и альвеолы), обычно вызываемые вдыхаемыми бактериями и вирусами, обладают обоими свойствами ( Streptococcus pneumoniae, , также известный как пневмококк). Заболевание часто характеризуется высокой температурой, одышкой, учащенным дыханием, острой болью в груди и продуктивным кашлем с густой мокротой. Пневмония, развивающаяся вне больницы, обычно называется внебольничной пневмонией. Пневмония, которая развивается через 48 часов или позже после поступления в больницу, известна как нозокомиальная или внутрибольничная пневмония.В этом отчете мы рассматриваем представление и лечение пневмонии с вовлечением дыхательной системы. Цель этого отчета — предупредить врачей о возможном диагнозе лечения пневмонии. Это случай 3-месячного мальчика с пневмонией. Ему поставили диагноз пневмония. Его лечение началось, и через 7 дней он полностью выздоровел. Для диагностики его заболевания также проводятся различные тесты.
Заболевание часто характеризуется высокой температурой, одышкой, учащенным дыханием, острой болью в груди и продуктивным кашлем с густой мокротой. Пневмония, развивающаяся вне больницы, обычно называется внебольничной пневмонией. Пневмония, которая развивается через 48 часов или позже после поступления в больницу, известна как нозокомиальная или внутрибольничная пневмония.В этом отчете мы рассматриваем представление и лечение пневмонии с вовлечением дыхательной системы. Цель этого отчета — предупредить врачей о возможном диагнозе лечения пневмонии. Это случай 3-месячного мальчика с пневмонией. Ему поставили диагноз пневмония. Его лечение началось, и через 7 дней он полностью выздоровел. Для диагностики его заболевания также проводятся различные тесты.
Ключевые слова
Приобретенная внебольничная пневмония Пневмония ДиагностикаЛекарстваЛечение врача Респираторные заболевания
Неотложная помощь и уход за детьми с тяжелой пневмонией, осложненной сердечной и дыхательной недостаточностью: 10 отчетов о случаях
Введение
Тяжелая пневмония — распространенное опасное для жизни
заболевание, особенно у детей, чаще встречается у младенцев
и маленькие дети (1,2). Оценочная заболеваемость во всем мире
Оценочная заболеваемость во всем мире
тяжелая пневмония у детей до 5 лет составляет 50–80 на один
1000 человеко-лет, а смертность составляет 1,0–5,5 на 1000 человек.
человеко-лет (3–5). Часто встречается зимой и
весенний, с острым началом, сложными клиническими проявлениями и
быстро меняющееся состояние, которое обычно связано с кровообращением,
нервная и пищеварительная системы (1–3). Как
в результате тяжелая пневмония вызывает соответствующие клинические симптомы,
такие как дыхательная недостаточность, сердечная недостаточность, токсическая энцефалопатия
и паралич кишечника, которые ставят под угрозу жизнь детей в
в краткосрочной перспективе и является первой причиной смерти педиатрических
стационарные (6,7).Он указан как один из четырех
заболевания, требующие профилактики и лечения у детей
Министерство здравоохранения (8,9).
Пневмония может возникнуть в любое время года, но
чаще встречается в зимние и весенние месяцы или во время
изменчивости климата. Заболевание может быть основным заболеванием или
вторичный после острого инфекционного заболевания, например, бронхита
и корь, инфекции верхних дыхательных путей и коклюш,
и имеет высокий уровень заболеваемости и смертности в Китае (10). Как сообщается в нескольких исследованиях,
Как сообщается в нескольких исследованиях,
количество ежегодно больных пневмонией в Китае составляет ≤21 миллион
индивидуумов, а среди детей с пневмонией 7–13% случаев
тяжелой пневмонии, которая занимает пятое место среди различных заболеваний
приводящие к смерти (11–16).
Целью данного исследования было провести ретроспективу
анализ клинических данных 10 случаев обращения детей
с тяжелой пневмонией в детской больнице Сюйчжоу между
Январь 2009 г. и июнь 2012 г., найдите и просмотрите литературу, и
обобщить опыт оказания неотложной помощи и ухода за больными.
Клинические данные
Общая информация
Десять случаев у детей с тяжелым диагнозом
пневмония в соответствии с рекомендациями Всемирного здравоохранения
Организации были включены в настоящее исследование (16). В этой группе было 6 самцов и
4 суки в возрасте от 1 месяца до 6 лет. Дети-пациенты были
госпитализирован из-за лихорадки, кашля, астмы, могут быть сухие и влажные хрипы
при аускультации легких, а рентген грудной клетки показал утолщение
отметины на легких с видимыми пунктированными и чешуйчатыми тенями. В
В
дети-пациенты отказались от приема молочных продуктов и еды.
Был один случай сочетанной токсической энцефалопатии, 1 случай
желудочно-кишечное кровотечение и 1 случай токсического кишечного
паралич. Физикальное обследование показало, что температура тела
38,5–40 ° С, пульс 120–190 уд / мин, дыхание 30–60
ударов в минуту, в легких слышны сухие и влажные хрипы. Рентген
осмотр показал утолщенные отметины на легких и чешуйчатые тени,
пальпация живота показала увеличение печени и селезенки.Функции дыхания и кровообращения были на разных уровнях
истощение.
Лечение
После поступления, комплексная неотложная помощь
были приняты меры, такие как улучшение функции вентиляции,
поглощение кислорода, поддержание проходимости дыхательных путей, введение
сердечные и мочегонные препараты, снижение внутричерепного давления и
проведение мероприятий по противоинфекционной и симптоматической поддержке.
Результаты и обсуждение
Девять случаев вылечены, 1 случай
умер от дыхательной недостаточности, и вероятность успеха составила 90%.
Оценка состояния и
диагноз
Подробное исследование истории болезни было
проведено, чтобы определить, были ли у детей-пациентов
история рецидивов инфекции дыхательных путей, и были ли они
болели корью, коклюшем и другими респираторными заболеваниями до
начало, а также были ли у детей-пациентов доношенные
рождение или асфиксия, а если рост и развитие детей
Пациенты после рождения были нормальными (16–18).
Такие состояния, как жар, кашель, степень удушающей астмы,
наличие или отсутствие дыхания, учащение пульса, легочная
хрипы, ортопноэ, носовой лоскут, три признака депрессии и цианоз,
а также клинические проявления инфицированного кровеносного,
оценивали пищеварительную и нервную системы.Оценка крови
плановое обследование, рентген грудной клетки и результаты исследования этиологии.
проведено. Психологические и социальные условия детей и
также оценивались родители (19).
Общая оценка состояния и диагностические критерии
включали: i) нарушение воздухообмена, связанное с воспалением легких;
ii) недействительный просвет дыхательных путей, связанный с чрезмерным и липким
респираторные выделения, ослабленные дети и неспособность
отхаркивание; iii) гипертермия, связанная с легочной инфекцией; и iv)
недоедание, связанное с недостаточным потреблением, увеличилось
потребление.
Внимательное наблюдение
состояние
Обращено внимание на изменения всего периферийного оборудования.
сопротивление артериальному давлению (АД), наличие двойного всасывания,
такие как кивающее дыхание, апноэ и другие состояния
указывает на дыхательную недостаточность. Наличие обострения
одышка, дисфория, учащение пульса и увеличение печени в
короткий период времени предполагал сердечную недостаточность (20–22).
Дети-пациенты с сильным хрипом часто страдали респираторными заболеваниями.
ацидоз из-за задержки углекислого газа.Сонливость,
судороги или кома у больных детей предполагали возникновение
токсическая энцефалопатия. Лекарства, такие как антибиотики, противоастматические
лекарства, сердечные препараты и другие лекарства вводили
пациентам в соответствующей дозировке, в подходящее время и в
аккуратный способ. Побочные эффекты различных препаратов не наблюдались, и
если у детей у пациентов наблюдались признаки дисфории, учащенное сердцебиение
частота, обострение астмы или увеличение печени за короткий период
время, указывающее на сердечную недостаточность, затем скорость инфузии была снижена. В нашем исследовании пристальное наблюдение за сознанием, изменениями зрачка и
В нашем исследовании пристальное наблюдение за сознанием, изменениями зрачка и
напряжение мышц проводилось, а при проявлениях
внутричерепное давление, такое как сонливость, судороги, нерегулярное
появилось дыхание и повышенное напряжение мышц, немедленное спасение
шаги были предприняты. Вздутие живота и уменьшение или
наблюдались исчезающие кишечные звуки, чтобы обнаружить токсичные
со временем паралич кишечника (23).
Неотложная помощь и терапия для
дыхательная недостаточность
Дыхательная недостаточность I типа относится к одиноким
наличие гипоксемии и отсутствие гиперкапнии с
нарушение вентиляции, изменение крови PaO2 ≤60 мм рт. ст.,
и PaCO2, который можно поддерживать на нормальном уровне или
сокращенный (24).Тип I респираторный
неудача также относится к сосуществованию гипоксемии и
гиперкапния, нарушение функции вентиляции и газообмена
функции, тяжелое поражение легких, обструкция трахеи и бронхов
из-за липких выделений, изменение крови PaO2 <60
мм рт. ст. и PaCO2> 50 мм рт. ст. Основные клинические
ст. Основные клинические
проявления у детей больных пневмонией I типа с
дыхательная недостаточность, плохое психическое состояние или дисфория,
полипноэ, цианоз губ, одышка, расширение носа и три
признаки депрессии.Эти симптомы трудно отличить от
дыхательная недостаточность II типа и может наблюдаться только по газам крови
анализ, который показывает заметную разницу между типом I и II.
Дыхательная недостаточность II типа проявляется симптомами респираторной недостаточности I типа.
сбой и, кроме того, чаще всего имеет симптомы
такие как поверхностное дыхание, нерегулярный ритм, медленное дыхание,
сонливость или кома и даже дыхание челюстью у некоторых пациентов
(25,26). В нашем исследовании изменения состояния и
изменения в крови внимательно наблюдались, и при необходимости
интубационный вентилятор трахеи использовался для улучшения излечения
показатель.
Поглощение кислорода
Носовой катетер легко закупоривается секретами,
приводит к нарушению эффективного поглощения кислорода и, следовательно,
трудно использовать. Мы использовали обычную кислородную маску.
Мы использовали обычную кислородную маску.
метод ингаляции, удобный и без стимуляции,
и был легко принят детьми (27,28).
После использования кислорода, когда гипоксия уменьшилась, своевременная корректировка
поток кислорода или дезактивация кислорода были необходимы, потому что
недостаточная концентрация кислорода, такая как чрезмерная или сверхурочная работа
концентрация может привести к таким изменениям, как отек легочной ткани
ателектаз и разрастание альвеолярных капилляров.В
флакон для увлажнения содержал 50% спирта, чтобы уменьшить
альвеолярное поверхностное натяжение и помогает улучшить вентиляцию.
Поддержание проходимости дыхательных путей и
проведение различных процедур аэрозольной ингаляции
i) Эта группа детей-пациентов принимала соответствующие
клиностатизм по состоянию болезни. Под нормальным
условиях дети размещались в горизонтальном положении, с
шея поднята высоко, чтобы не заблокировать дыхательные пути. Для
дети-пациенты с тяжелой сердечной недостаточностью и хрипами,
полулежачая поза была принята, чтобы уменьшить нагрузку на сердце
и легкие (29,30). Детским пациентам с повышенной
Детским пациентам с повышенной
дыхательные выделения, положение на боку было полезно для
откашливать и предотвращать аспирацию. ii) Пациенты получали ежедневно
обычная ингаляция аэрозоля, превращающая наркотики в штраф, подобный воздушному туману
частицы, вдыхаемые в бронхиолы или альвеолы, которые разбавляются
секреции и обладают противовоспалительной и противоаллергической функцией
и уменьшение местного воспалительного экссудата, а также уменьшение
сопротивление дыхательных путей и улучшение вентиляции. Аэрозольные ингаляции
время 10–15 мин, после чего производился отсос мокроты.
немедленно, чтобы очистить респираторные выделения.Обычно используется
лекарственные средства включали: 20 000 единиц гентамицина, 2–3 мг
α-химотрипсин, 1–2 мг дексаметазона и 20 мл физиологического раствора. В
двойная роль вышеупомянутой ультразвуковой ингаляции аэрозолей заключалась в
полезно для усиления лечения детей с тяжелой пневмонией.
По заболеванию ингаляции аэрозолями проводились каждые 4
или через 6 ч, после чего следует отсос мокроты, обеспечивающий хорошее отсасывание
эффект для детей больных с множественной липкой респираторной
выделения. Следует отметить, что если у пациентов были чрезмерные
Следует отметить, что если у пациентов были чрезмерные
мокроты, отсасывание мокроты проводилось также однократно перед применением
ультразвуковая ингаляционная аэрозольная терапия с последующим тщательным отхождением мокроты
всасывание.В течение всего процесса ингаляции аэрозоля, обеспечивая
вдыхание кислорода или эффективное повышение концентрации кислорода
предотвратил возникновение гипоксемии (31). iii) Гипокальциемия может вызывать
ларингоспазм и тенезмы языка, которые вызывают непроходимость и
внезапное удушье. Сначала кончик языка ребенка-пациента был
вытащили изо рта, а затем сделали искусственное дыхание
проведено, при этом большинство пациентов могут облегчить себя
спонтанно. Подали кислород под давлением, эндотрахеально
при необходимости проводилась интубация и восполнение кальция
немедленно.iv) Когда заложенность носа вызывает дыхание
трудности, 1% капли эфедрина использовались после очистки
выделения из носа с помощью ватного тампона, чтобы поддерживать проходимость дыхательных путей
проходимость. v) Было нарушено питание детей с тяжелой пневмонией.
v) Было нарушено питание детей с тяжелой пневмонией.
из-за высокой температуры, рвоты, диареи и других факторов. Когда
дети-пациенты не могли есть, было уместно
восполняйте воду, электролиты, витамины и давайте их
высококалорийная, белковая, легкоусвояемая пища, которая была съедена в
небольшие количества, но часто, чтобы не мешать сытости
с дыхательной функцией.vi) Предыдущие результаты показали, что,
амброксол и низкие дозы гепарина в сочетании с аэрозольными ингаляциями
значительно сократило время исчезновения всех
клинические признаки и повышение общей эффективности клинического
лечение (32,33). Не было кровотечения и прочего
побочные реакции, вовлеченные в процесс клинического лечения, которые
имел такие преимущества, как простота администрирования, безопасное использование,
дешевизна, значительный эффект и меньшее количество побочных эффектов в
лечение детей с тяжелой пневмонией, и поэтому
достойны более широкого применения.
Применение назального непрерывного
положительное давление в дыхательных путях (NCPAP)
Поскольку применение механической вентиляции
склонны вызывать осложнения, связанные с аппаратом ИВЛ, для улучшения
успешный показатель спасения детей с тяжелой пневмонией и
сократить курс лечения, можно рассмотреть возможность использования NCPAP
приоритет. При тяжелой пневмонии NCPAP может поддерживать сердечно-легочную
При тяжелой пневмонии NCPAP может поддерживать сердечно-легочную
функция, и ее раннее применение может улучшить своевременную оксигенацию,
стабилизировать болезнь, предотвратить прогрессирование болезни, уменьшить вентилятор
применение и среднее время госпитализации в педиатрической интенсивной
отделения, а также избежать побочных эффектов, вызванных интубацией
(34).Однако есть два момента.
При применении к младенцам важно: i) понять показания и
стандарт респираторной недостаточности, которому соответствуют дети; II)
в процессе подачи заявки на NCPAP следует исключить выделения из носа и рта.
сразу снял, высоко подняв шею, для укрепления
отхождение мокроты с целью сохранения проходимости дыхательных путей. Операционная
параметры использования аппарата кислородной терапии NCPAP в нашем
отделение: i) концентрация вдыхаемого кислорода (FiO2) 40 или 90%; II)
расход кислорода 4–12 л / мин; и iii) начальное давление было
поддерживается на уровне 3–4 см вод. ст.Через 2–4 ч
регулировка давления определялась клиническими симптомами, признаками
и анализ газов крови. NCPAP — эффективное лечение тяжелых
NCPAP — эффективное лечение тяжелых
пневмония с дыхательной и сердечной недостаточностью и может быстро
исправить гипоксемию, уменьшить эндотрахеальную интубацию и механическую
потребность в вентиляции (35). Оно имеет
положительный эффект и может снизить стимуляцию детей, таким образом
снижение частоты возникновения пневмонии при ИВЛ. К тому же,
родители с готовностью приняли это лечение (36).
Эндотрахеальные признаки захвата
интубация
Аппарат ИВЛ для кратковременной интубации использовался при
произошло: i) остановка дыхания или остановка дыхания и сердца;
б) скопление мокроты, одышка, сильный цианоз; и iii) кровь
PaCO2> 60 мм рт. Ст., Чтобы ускорить разряд
PaCO2 и уменьшить респираторный ацидоз.
Неотложная помощь и лечение
сердечная недостаточность
Когда дети кашляют, их тело
температура повышалась до ≤40 ° C и сопровождалась одышкой,
дисфория, бледность лица, цианоз, сонливость, фиксированные влажные хрипы в
легкое, частота дыхания ≥60 уд / мин, частота пульса ≥160–180
уд / мин в спокойном состоянии, низкий и тупой звук сердца, частота скачка,
и прогрессивно увеличивающаяся печень, на 3 см за ребрами или
увеличение ≥1,5 см за короткий промежуток времени. Вышеупомянутое, а также
Вышеупомянутое, а также
холодные конечности и слабый пульс, составляющие клиническую
проявления сердечной недостаточности.В этой ситуации кислород
ингаляции и транквилизаторы были даны немедленно, 0,5 мкг / (кг ×
мин) и милринон, второе поколение фосфодиэстеразы III
(PDE-III) ингибитор, который действует на аксессуар β-рецептора
пути, вводили для поддержания функции сердца. От
избирательно ингибирует ФДЭ-III в клетках миокарда, увеличивая
внутриклеточные уровни циклического аденозинмонофосфата, способствующие
приток кальция, повышающий концентрацию кальция в миокарде
цитолимфа, милринон усиливает сократимость миокарда,
увеличивает сердечный выброс и оказывает прямое расслабление на сосуды
гладкая мускулатура, расширяет кровеносные сосуды и снижает преднагрузку сердца
и постнагрузка.Милринон демонстрирует лучшую клиническую эффективность при
лечение детей с пневмонией, осложненной сердцем
недостаточность, чем у катехоламинов (37).
Неотложная помощь и лечение
токсическая энцефалопатия и паралич кишечника
Когда у детей появляются признаки истощения, дисфории,
кома, повышенное мышечное напряжение, нерегулярное дыхание и повышенное
давление спинномозговой жидкости, токсическая энцефалопатия должна быть
считается. Своевременный прием седативных средств, кислорода и маннита.
Своевременный прием седативных средств, кислорода и маннита.
важны для облегчения отека головного мозга.
Понижение внутричерепного давления
В настоящем исследовании любые изменения, включая
световой рефлекс зрачков у детей, головная боль, рвота,
сознание, дыхание, пульс, температура и колебания АД
внимательно наблюдались. Голова была поднята на 15–30 ° для облегчения
внутричерепной венозный возврат, приводящий к соответствующему снижению
внутричерепное давление. Были приняты меры предосторожности при использовании обезвоживания.
агент, а также для предотвращения его утечки из кровеносных сосудов, и
для предотвращения некроза тканей.При введении фуросемида его
Эффект и побочные реакции на препарат не наблюдались. Если внутричерепно
давление повысилось, люмбальной пункции удалось избежать
возможно, но если это нужно было провести, то подготовка к спасению
был выполнен. Поток цереброспинальной жидкости не должен превышать
избегать образования грыжи.
Контроль лихорадки и судорог
Повышение температуры тела приводит к
повышенное потребление кислорода тканями головного мозга и обострение
церебральная гипоксия, которая вызывает отек мозга и повреждение нервных клеток
(38).Немедленные меры должны быть
приняты для контроля гиперпирексии путем сочетания использования искусственных
спячка для снижения температуры, снижения метаболизма и
защитить центральную нервную систему. Препарат выбора — это
нанесение холодных компрессоров хлорпромазина на голову,
носить ледяные шапки и снижать температуру лекарствами, тем самым
уменьшение повреждения тканей головного мозга, вызванного гиперпирексией.
Для детей пациентов в исследовании, когда
повышалось внутричерепное давление, стимулировалась моторная кора,
вызывая судороги и усугубляя гипоксию головного мозга и головного мозга
отек, тем самым увеличивая внутричерепное давление.Палата была сохранена
тишины и посетителей избегали. Проведено лечение и уход
одновременно, по возможности, и рабочий и любой негативный
раздражители были уменьшены, чтобы предотвратить судороги. Изъятия требовали
В центре интенсивного ухода за зубами между
верхние и нижние зубы для предотвращения прикуса языка, а также была
добавлен для предотвращения повреждений при падении во время сна. Наркотики, такие как
фенобарбитал и диазепам применялись для контроля страха.
Неугомонных детей охраняли специально назначенные лица.
предотвратить царапины и повреждения при падении.Головы детей в коме были
наклонился в сторону, чтобы облегчить отхождение секрета.
должно быть выдано. Для любого ребенка, у которого был припадок, считалось
неподходящий для агента по проверке испуга принудительно нажимать
детский организм, чтобы не было переломов.
Лечение вздутия живота
Вздутие живота часто возникает у детей с
пневмония, приводящая к чувству дискомфорта и беспокойства у детей,
что мешает нормальному дыханию. Пакет с горячей водой был помещен на
живот, чтобы облегчить вентиляцию.Также использовалась анальная вентиляция и
дети притихли после вентиляции. Если вздутие живота
не улучшилось, это свидетельствовало о наличии токсичных кишечных
паралич и плохой прогноз.
Противоинфекционная терапия
После четкого диагноза тяжелой пневмонии
забор крови на бактериальный посев и тест на чувствительность
выполняется перед применением антибиотиков при состояниях
разрешенный. Установлен отдельный венозный доступ для антибиотиков.
в максимально возможной степени рационально использовать противомикробные препараты
и избежать побочных эффектов.В принципе, применение
антимикробные препараты проводились на основании научно-обоснованных
медицине, но большинство из них относятся к эмпирическим
лечение. Как терапевтическое окно для детей с тяжелым
пневмония была очень маленькой, начальные лекарства для лечения покрывали
максимально широкий спектр антибактериальных средств, а также все
патогены. Достаточно данных, показывающих, что
неправильный выбор противоинфекционных препаратов для начальной терапии
и несвоевременное соответствующее лечение (эффективная антигенная терапия)
имел неблагоприятные последствия для прогноза.Основные показатели
эффективность заключались в снижении температуры тела, улучшении
симптомы отравления и способность пить воду или вести себя
кормление грудью или прием пищи. Обычно через 3-5 дней после тела
температура стала стабильной, дозировка препарата была уменьшена и
постепенно прекращается.
Внутривенное введение иммуноглобулина
считается безопасным и эффективным методом лечения
дети с тяжелой пневмонией. Может быстро улучшиться
уровни иммуноглобулина G (IgG) в крови пациента; усилить
устойчивость организма к инфекциям и иммунная функция.Пассивно
принимая LGG, организм приобретает сопротивление множеству
микробные инфекции. Внутривенное вливание высоких доз IgG может
увеличить концентрацию IgG в циркулирующей крови в 3-6 раз
по сравнению с нормальным человеком. Следовательно, он имеет возможность
предотвратить инфекции. Использование инфузии IgG одновременно с
антибиотики могут использоваться для лечения бактериальных инфекций и имеют
широкий антибактериальный и вирусный спектр, а также двойная функция
антибактериальных антигенов и вирусных антигенов.
Таким образом, позитивный и эффективный уход может
способствовать реабилитации детей-пациентов, уменьшить
частота осложнений и детская смертность, таким образом
важную роль в реабилитации детей с тяжелым
пневмония.Психологическое консультирование также может быть усилено.
Дети чувствуют неприспособленность к незнакомому
окружающая среда инстинктивно. Они плакали и даже отказались от настоя в
лицо осмотра и обращения со стороны посторонних. Следовательно,
Медсестры должны быть осторожны и нежны с детьми-пациентами. Для пожилых
детей, они смогли объяснить им важность
настой и анализы крови для лечения заболевания, и
повышают у них чувство доверия к медицинскому персоналу. Здоровье
образование также важно, медсестры должны больше общаться с
родителей и познакомить их с соответствующими знаниями и проинформировать их
относительно профилактики и лечения заболеваний, таких как
детям обычно нужно делать упражнения, улучшать питание, больше греться
на солнце и занимайтесь активным отдыхом, убедитесь, что
спать, обращать внимание на личное здоровье и делать прививки от
профилактика пневмонии и гриппа при необходимости.
Список литературы
1 | Уокер CL, Рудан I, Лю Л., Наир Х., |
2 | Рудан I, О’Брайен К.Л., Наир Х., Лю Л., |
3 | Рудан I, BoschiPinto C, Билоглав Z, |
4 | Косай Х, Тамаки Р., Сайто М., Тохма К., Алдай |
5 | Рудан I, Томаскович Л., BoschiPinto C и |
6 | Бруно П., Риччи А., Пеццуто А., Мартоне Л., |
7 | Нуннари Дж., Селезия БМ, Беллиссимо Ф, Тосто |
8 | BriongosFiguero LS, Hernanz-Román L, |
9 | Шен XM и Ван WP: Педиатрия. 7-е |
10 | Дай И, Фой Х.М., Чжу З., Чен Би и Тонг Ф: |
11 | Цао Б., Рен Л.Л., Чжао Ф., Гонсалес Р., Сон |
12 | Торрес А, Сибила О, Феррер М, Полверино Е, |
13 | Мемиш З.А., Алмасри М, Туркестани А, |
14 | Саллух Д.И., Лисбоа Т, Бозза Ф.А., Соарес М. |
15 | Bosc C, Clement M, Deroux A, Mammar A, |
16 | Салих К.Е., Билал Дж.А., Альфадил М.А., Хамид Ю., |
17 | Moschovis PP, Banajeh S, MacLeod WB, Saha |
18 | Sempértegui F, Estrella B, Rodríguez O, |
19 | DePascale G, Bello G, Tumbarello M и |
20 | JD, Zhang YP и Zhou JH: уровни |
21 | Яо Дж, Лю Л., Чен Джи и Линь Л.: два суровых |
22 | Jeong BH, Jeon EJ, Yoo H, Koh WJ, Suh GY, |
23 | Феденко Н.Н., Феденко С.И.: Тяжелые формы |
24 | Spaeder MC, Milstone AM и Fackler JC: |
25 | Eom JS, Song WJ, Yoo H, Jeong BH, Lee HY, |
26 | Банадже С.М., Ашур О и Аль-Маграми А.С.: |
27 | Тан Л., Ли Кью, Бай Дж, Чжан Х, Лу И и Ма |
28 | Кесингер М.Р., Кумар Р.Г., Вагнер А.К., Пуяна |
29 | Ляпику А., Росалес Мэйор Э. и Торрес А. |
30 | Басоглу О.К., Кескин Б., Тасбакан М.С. и |
31 | Ян Ф: Управление кислородом и распыление |
32 | Тан Х.П. и Ли Дж.С.: Распылительное вдыхание |
33 | Нантонго Дж. М., Вобудея Э, Мупере Э, Джолоба |
34 | Ту GW, Джу MJ, Хан Y, He HY, Rong RM, Xu M, |
35 | Чжао СК: носовые непрерывные положительные дыхательные пути |
36 | Ло ЛЭ, Чан Й.Х. и Чан И: неинвазивный |
37 | DengXun MA и Wang LD: комбинация милринона |
38 | Класен Р.А., Пандольфи С., Лэйнг I и Кейси |
Бактериальная пневмония: основы практики, история вопроса, патофизиология
Claudius I, Baraff LJ. Неотложные состояния педиатрии, связанные с лихорадкой. Emerg Med Clin North Am . 2010 г., 28 (1): 67-84, vii-viii. [Медлайн].
Хуссейн А.Н., Кумар В. Легкое. В: Кумар В., Аббас А.К., Фаусто Н., ред. Роббинс и Котран: патологические основы болезни . 7-е изд.Филадельфия, Пенсильвания: Эльзевьер Сондерс; 2005. 711-72.
[Рекомендации] Манделл Л.А., Вундеринк Р.Г., Анзуето А., Бартлетт Дж. Г., Кэмпбелл Г. Д., Дин Н. С. и др. Общество инфекционных болезней Америки / Американское торакальное общество согласовали руководящие принципы ведения внебольничной пневмонии у взрослых. Clin Infect Dis . 2007 г. 1. 44 Приложение 2: S27-72. [Медлайн].
Медицинский словарь Стедмана . 27 изд. Балтимор, Мэриленд: Липпинкотт, Уильямс и Уилкинс; 2003 г.
Brundage JF, Хвостовик GD. Смертность от бактериальной пневмонии во время пандемии гриппа 1918-19 гг. Emerg Infect Dis . 2008 14 августа (8): 1193-9. [Медлайн]. [Полный текст].
Ананд Н., Коллеф М.Х. Алфавитный указатель пневмонии: CAP, HAP, HCAP, NHAP и VAP. Semin Respir Crit Care Med . 2009 30 февраля (1): 3-9. [Медлайн].
Эль Соль AA. Пневмония, перенесенная в домах престарелых. Semin Respir Crit Care Med .2009 30 февраля (1): 16-25. [Медлайн].
Kuti JL, Shore E, Palter M, Nicolau DP. Проведение эмпирической антибактериальной терапии респираторно-ассоциированной пневмонии в отделении интенсивной терапии: руководство по применению рекомендаций. Semin Respir Crit Care Med . 2009 30 февраля (1): 102-15. [Медлайн].
Чако Р., Раджан А., Лайонел П., Тилагавати М., Ядав Б., Премкумар Дж. Методы обеззараживания полости рта и пневмония, связанная с вентилятором. Br J Nurs .2017 июн 8. 26 (11): 594-599. [Медлайн].
Bouglé A, Foucrier A, Dupont H, Montravers P, Ouattara A, Kalfon P и др. Влияние продолжительности приема антибиотиков на клинические события у пациентов с вентилятор-ассоциированной пневмонией Pseudomonas aeruginosa: протокол рандомизированного контролируемого исследования. Испытания . 2017 23 января. 18 (1): 37. [Медлайн]. [Полный текст].
Kollef MH, Ricard JD, Roux D, et al. Рандомизированное испытание системы ингаляции амикацина фосфомицина для дополнительной терапии грамотрицательной пневмонии, связанной с вентилятором: испытание IASIS. Сундук . 2017 июн 151 (6): 1239-1246. [Медлайн].
Kalil AC, Metersky ML, Klompas M, Muscedere J, Sweeney DA, Palmer LB и др. Краткое резюме: Ведение взрослых с внутрибольничной пневмонией и пневмонией, связанной с искусственной вентиляцией легких: Руководство по клинической практике, 2016 г., Американское общество инфекционных болезней и Американское торакальное общество. Clin Infect Dis . 2016 Сентябрь 1. 63 (5): 575-82. [Медлайн].
Чалмерс Дж. Д., Ротер С., Салих В., Эвиг С.Пневмония, связанная со здравоохранением, не позволяет точно идентифицировать потенциально устойчивые патогены: систематический обзор и метаанализ. Clin Infect Dis . 2014 Февраль 58 (3): 330-9. [Медлайн].
Eggimann P, Pittet D. Инфекционный контроль в отделении интенсивной терапии. Сундук . 2001 декабрь 120 (6): 2059-93. [Медлайн].
Гейнес Р., Эдвардс-младший. Обзор нозокомиальных инфекций, вызванных грамотрицательными палочками. Clin Infect Dis .2005 15 сентября. 41 (6): 848-54. [Медлайн].
Пелег А.Ю., Хупер, округ Колумбия. Внутрибольничные инфекции, вызванные грамотрицательными бактериями. N Engl J Med . 2010 13 мая. 362 (19): 1804-13. [Медлайн].
Марик ЧП. Аспирационная пневмония и аспирационная пневмония. N Engl J Med . 2001 г., 1. 344 (9): 665-71. [Медлайн].
Mizgerd JP. Острая инфекция нижних дыхательных путей. N Engl J Med .2008 14 февраля. 358 (7): 716-27. [Медлайн]. [Полный текст].
Рубин Ю.Б., Янофф EN. Пневмолизин: многофункциональный фактор вирулентности пневмококков. Дж. Лаб Клин Мед . 1998, январь, 131 (1): 21-7. [Медлайн].
Садикот Р.Т., Блэквелл Т.С., Кристман Дж. В., Принц А.С. Взаимодействие патоген-хозяин при пневмонии, вызванной Pseudomonas aeruginosa. Am J Respir Crit Care Med . 2005 г., 1. 171 (11): 1209-23. [Медлайн]. [Полный текст].
McCullers JA.Понимание взаимодействия вируса гриппа и пневмококка. Clin Microbiol Ред. . 2006 июл.19 (3): 571-82. [Медлайн]. [Полный текст].
Morens DM, Taubenberger JK, Fauci AS. Преобладающая роль бактериальной пневмонии как причины смерти при пандемическом гриппе: последствия для готовности к пандемическому гриппу. J Заразить Dis . 2008, 1 октября 198 (7): 962-70. [Медлайн]. [Полный текст].
Форги С., Марри Т.Дж. Атипичная пневмония, связанная со здоровьем. Semin Respir Crit Care Med . 2009 30 февраля (1): 67-85. [Медлайн].
Центры по контролю и профилактике заболеваний. Пневмония. Доступно на http://www.cdc.gov/Features/Pneumonia/. Доступ: 13 января 2011 г.
Restrepo MI, Anzueto A. Роль грамотрицательных бактерий при пневмонии, связанной с оказанием медицинской помощи. Semin Respir Crit Care Med . 2009 Февраль 30 (1): 61-6. [Медлайн].
Бактериальные коинфекции в образцах легочной ткани от смертельных случаев пандемического гриппа A (h2N1) 2009 г. — США, май-август 2009 г. MMWR Morb Mortal Wkly Rep . 2009 окт. 2. 58 (38): 1071-4. [Медлайн].
Пандемический грипп A (h2N1) 2009 у беременных, нуждающихся в интенсивной терапии — Нью-Йорк, 2009. MMWR Morb Mortal Wkly Rep . 2010 26 марта. 59 (11): 321-6. [Медлайн].
Dennis DT, Inglesby TV, Henderson DA, Bartlett JG, Ascher MS, Eitzen E, et al. Туляремия как биологическое оружие: управление медициной и общественным здравоохранением. JAMA . 2001 6 июн.285 (21): 2763-73. [Медлайн].
Rello J, Ollendorf DA, Oster G, Vera-Llonch M, Bellm L, Redman R и др. Эпидемиология и исходы вентилятор-ассоциированной пневмонии в большой базе данных США. Сундук . 2002 Декабрь 122 (6): 2115-21. [Медлайн].
Американская ассоциация легких. Тенденции заболеваемости и смертности от пневмонии и гриппа. Сентябрь 2008 г. Американская ассоциация легких. Доступно на http://bit.ly/gwYJAE. Доступ: 13 января 2011 г.
Kung HC, Hoyert DL, Xu JQ, Murphy SL и Отдел статистики естественного движения населения. Смертность: окончательные данные за 2005 г. Национальные отчеты о статистике естественного движения населения. Хяттсвилл, Мэриленд: Национальный центр статистики здравоохранения, апрель 2008 г .: 56 (10). http://www.cdc.gov. Доступно на http://bit.ly/i3ATH5. Доступ: 13 января 2011 г.
Муфсон М.А., Станек Р.Дж. Бактериемическая пневмококковая пневмония в одном американском городе: 20-летнее продольное исследование, 1978–1997. Am J Med .1999 26 июля. 107 (1А): 34С-43С. [Медлайн].
Cillóniz C, Ewig S, Polverino E, Marcos MA, Esquinas C, Gabarrús A, et al. Микробная этиология внебольничной пневмонии и ее отношение к степени тяжести. Грудь . 2011 Апрель 66 (4): 340-6. [Медлайн].
van der Poll T, Opal SM. Патогенез, лечение и профилактика пневмококковой пневмонии. Ланцет . 2009 31 октября. 374 (9700): 1543-56. [Медлайн].
Slovis BS, Brigham KL.Сесил Основы медицины. : Андреоли Т., Карпентер CCJ, Григгс Р.К., Лоскальцо Дж. Подход к пациенту с респираторным заболеванием . 6-е изд. WB Saunders Co: Филадельфия, Пенсильвания; 2004. 177-80.
Brown SM, Jones BE, Jephson AR, Dean NC. Подтверждение рекомендаций Общества по инфекционным заболеваниям Америки / Американского торакального общества 2007 г. по тяжелой внебольничной пневмонии. Crit Care Med . 2009 Декабрь 37 (12): 3010-6. [Медлайн]. [Полный текст].
Fang WF, Yang KY, Wu CL, Yu CJ, Chen CW, Tu CY и др.Применение и сравнение показателей оценки для прогнозирования результатов у пациентов с пневмонией, связанной с оказанием медицинской помощи. Crit Care . 2011 19 января 15 (1): R32. [Медлайн].
Lim WS, van der Eerden MM, Laing R, Boersma WG, Karalus N, Town GI, et al. Определение степени тяжести внебольничной пневмонии при поступлении в больницу: международное исследование и валидация. Грудь . 2003 май. 58 (5): 377-82. [Медлайн]. [Полный текст].
Fine MJ, Auble TE, Yealy DM, Hanusa BH, Weissfeld LA, Singer DE, et al.Правило прогноза для выявления пациентов с внебольничной пневмонией из группы низкого риска. N Engl J Med . 1997 23 января. 336 (4): 243-50. [Медлайн].
Агентство медицинских исследований и качества. Калькулятор индекса тяжести пневмонии. Доступно на http://pda.ahrq.gov/clinic/psi/psicalc.asp. Доступ: 13 января 2011 г.
Sligl WI, Majumdar SR, Marrie TJ. Сортировка тяжелой пневмонии: какова «оценка» по правилам предсказания ?. Crit Care Med .2009 Декабрь 37 (12): 3166-8. [Медлайн].
Phua J, см. KC, Chan YH, Widjaja LS, Aung NW, Ngerng WJ, et al. Подтверждение и клиническое значение малых критериев IDSA / ATS для тяжелой внебольничной пневмонии. Грудь . 2009 Июль 64 (7): 598-603. [Медлайн].
Bloos F, Marshall JC, Dellinger RP и др. Многонациональное обсервационное исследование прокальцитонина у пациентов интенсивной терапии с пневмонией, требующих искусственной вентиляции легких: многоцентровое обсервационное исследование. Crit Care . 2011 7 марта. 15 (2): R88. [Медлайн].
Knaus WA, Draper EA, Wagner DP, Zimmerman JE. APACHE II: система классификации степени тяжести заболевания. Crit Care Med . 1985, 13 октября (10): 818-29. [Медлайн].
Le Gall JR, Lemeshow S, Saulnier F. Новая упрощенная оценка острой физиологии (SAPS II), основанная на многоцентровом исследовании в Европе / Северной Америке. JAMA . 1993 22-29 декабря. 270 (24): 2957-63. [Медлайн].
Винсент Дж. Л., Морено Р., Такала Дж., Уиллаттс С., Де Мендонса А., Брюнинг Х. и др. Шкала SOFA (оценка отказа органов, связанных с сепсисом) для описания дисфункции / отказа органа. От имени Рабочей группы по проблемам, связанным с сепсисом Европейского общества интенсивной терапии. Intensive Care Med . 1996 22 июля (7): 707-10. [Медлайн].
Эль-Солх А.А., Альхаджусаин А., Абу Джауд П., Дринка П. Достоверность оценок степени тяжести у госпитализированных пациентов с пневмонией, приобретенной в домах престарелых. Сундук . 2010 декабрь 138 (6): 1371-6. [Медлайн].
España PP, Capelastegui A, Gorordo I, Esteban C, Oribe M, Ortega M, et al. Разработка и проверка правила клинического прогноза тяжелой внебольничной пневмонии. Am J Respir Crit Care Med . 2006 декабрь 1. 174 (11): 1249-56. [Медлайн].
Rello J, Rodriguez A, Lisboa T, Gallego M, Lujan M, Wunderink R. Оценка PIRO для внебольничной пневмонии: новое правило прогнозирования для оценки степени тяжести внебольничной пневмонии у пациентов отделения интенсивной терапии. Crit Care Med . 2009 Февраль 37 (2): 456-62. [Медлайн].
Чарльз П.Г., Вулф Р., Уитби М., Файн М.Дж., Фуллер А.Дж., Стирлинг Р. и др. SMART-COP: инструмент для прогнозирования потребности в интенсивной респираторной или вазопрессорной поддержке при внебольничной пневмонии. Clin Infect Dis . 2008 г. 1. 47 (3): 375-84. [Медлайн].
Легкий RW. Клиническая практика. Плевральный выпот. N Engl J Med . 2002, 20 июня. 346 (25): 1971-7.[Медлайн].
Bafadhel M, Clark TW, Reid C, Medina MJ, Batham S, Barer MR, et al. Прокальцитонин и С-реактивный белок у госпитализированных взрослых пациентов с внебольничной пневмонией, обострением астмы и хронической обструктивной болезнью легких. Сундук . 28 октября 2010 г. [Medline].
Skerrett SJ. Диагностическое тестирование внебольничной пневмонии. Clin Chest Med . 1999 Сентябрь 20 (3): 531-48. [Медлайн].
Смит ПР.Какие диагностические тесты необходимы при внебольничной пневмонии ?. Мед Клин Норт Ам . 2001 ноябрь 85 (6): 1381-96. [Медлайн].
Кетай Л., Джордан К., Маром Е.М. Визуализирующая инфекция. Clin Chest Med . 2008 29 марта (1): 77-105, vi. [Медлайн].
Купер М.С., Стюарт П.М. Кортикостероидная недостаточность у тяжелобольных. N Engl J Med . 2003 20 февраля. 348 (8): 727-34. [Медлайн].
Rivers E, Nguyen B, Havstad S, Ressler J, Muzzin A, Knoblich B и др.Ранняя целенаправленная терапия в лечении тяжелого сепсиса и септического шока. N Engl J Med . 2001, 8 ноября. 345 (19): 1368-77. [Медлайн].
Кан Я., Квон С.И., Юн Х.И., Ли Дж.Х., Ли CT. Роль С-реактивного белка и прокальцитонина в дифференциации туберкулеза от бактериальной внебольничной пневмонии. Korean J Intern Med . 2009 24 декабря (4): 337-42. [Медлайн]. [Полный текст].
Pirracchio R, Mateo J, Raskine L, Rigon MR, Lukaszewicz AC, Mebazaa A, et al.Могут ли бактериологические образцы верхних дыхательных путей, полученные при приеме в отделение интенсивной терапии, служить ориентиром для эмпирической антибиотикотерапии при ИВЛ пневмонии? Crit Care Med . 2009 сентябрь 37 (9): 2559-63. [Медлайн].
Гариб А.М., Стерн Э.Дж. Радиология пневмонии. Мед Клин Норт Ам . 2001 ноябрь 85 (6): 1461-91, x. [Медлайн].
Tarver RD, Teague SD, Heitkamp DE, Conces DJ Jr. Радиология внебольничной пневмонии. Радиол Клин Норт Ам .2005 Май. 43 (3): 497-512, viii. [Медлайн].
Gotway MB, Reddy GP, Webb WR, Elicker BM, Leung JW. КТ легкого высокого разрешения: паттерны болезней и дифференциальные диагнозы. Радиол Клин Норт Ам . 2005 Май. 43 (3): 513-42, viii. [Медлайн].
[Рекомендации] Деллинджер Р.П., Леви М.М., Карлет Дж. М. и др. Кампания по выживанию при сепсисе: международные рекомендации по ведению тяжелого сепсиса и септического шока: 2008 г. Intensive Care Med .2008, январь, 34 (1): 17-60. [Медлайн]. [Полный текст].
Семенюк Р.А., Мид М.О., Алонсо-Коэльо П., Бриэль М., Эванев Н., Прасад М. и др. Кортикостероидная терапия для пациентов, госпитализированных с внебольничной пневмонией: систематический обзор и метаанализ. Энн Интерн Мед. . 2015 Октябрь 6. 163 (7): 519-28. [Медлайн].
Арнольд Ф.В., ЛаДжой А.С., Брок Г.Н., Пейрани П., Релло Дж., Менендес Р. и др. Улучшение результатов у пожилых пациентов с внебольничной пневмонией путем соблюдения национальных рекомендаций: результаты международного когортного исследования организации внебольничной пневмонии. Arch Intern Med . 2009 14 сентября. 169 (16): 1515-24. [Медлайн].
МакКейб С., Киршнер С., Чжан Х., Дейли Дж., Фисман Д.Н. Согласованная с рекомендациями терапия и снижение смертности и продолжительности пребывания взрослых с внебольничной пневмонией: игра по правилам. Arch Intern Med . 2009 14 сентября. 169 (16): 1525-31. [Медлайн].
[Рекомендации] Центры услуг Medicare и Medicaid, Объединенная комиссия. Руководство по техническим условиям для национальных больничных мер качества стационарных пациентов.V. 2.6b. Ручная загрузка получена в апреле 2009 г.
Калил А.С., Мурти М.Х., Хермсен Э.Д., Нето Ф.К., Сан Дж., Рупп МЭ. Линезолид по сравнению с ванкомицином или тейкопланином при нозокомиальной пневмонии: систематический обзор и метаанализ. Crit Care Med . 2010 Сентябрь 38 (9): 1802-8. [Медлайн].
Лам А.П., Вундеринк Р.Г. Роль MRSA при пневмонии, связанной с оказанием медицинской помощи. Semin Respir Crit Care Med . 2009 30 февраля (1): 52-60. [Медлайн].
Центры по контролю и профилактике заболеваний.Грипп h2N1: обновленные оценки CDC о случаях гриппа h2N1 в 2009 г., госпитализациях и смертях в США. Апрель 2009 г. — 10 апреля 2010 г. Доступно по адресу http://www.cdc.gov/h2n1flu/estimates_2009_h2n1.htm. Доступ: 1 июня 2010 г.
Салливан SJ, Якобсон RM, Даудл WR, Польша GA. Грипп h2N1 2009 г. Mayo Clin Proc . 2010 январь 85 (1): 64-76. [Медлайн]. [Полный текст].
1. Филлипс Д. ACIP изменяет интервал вакцинации от пневмококка у пожилых людей из группы низкого риска. Medscape Medical News. WebMD Inc . 4 сентября 2015 г. Доступно по адресу http://www.medscape.com/viewarticle/850564.
Kobayashi M, Bennett NM, Gierke R, Almendares O, Moore MR, Whitney CG, et al. Интервалы между вакцинами против PCV13 и PPSV23: Рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Morb Mortal Wkly Rep . 2015 4 сентября. 64 (34): 944-7. [Медлайн].
Центры по контролю и профилактике заболеваний.Использование пневмококковой конъюгированной вакцины 13-Valent и пневмококковой полисахаридной вакцины 23-Valent для взрослых с иммунодефицитными состояниями: рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Morb Mortal Wkly Rep . 2012 Октябрь 12, 61: 816-9. [Медлайн].
Tomczyk S, Bennett NM, Stoecker C, Gierke R, Moore MR, Whitney CG, et al. Использование пневмококковой конъюгированной вакцины 13-Valent и пневмококковой полисахаридной вакцины 23-Valent среди взрослых в возрасте 65 лет: рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Morb Mortal Wkly Rep . 2014 сентябрь 19, 63 (37): 822-5. [Медлайн]. [Полный текст].
Bonten M, Bolkenbaas M, Huijts S, et al. Испытание иммунизации взрослых от внебольничной пневмонии (CAPiTA). № аннотации 0541. Пневмония 2014; 3: 95. Доступно по адресу https://pneumonia.org.au/public/journals/22/PublicFolder/ABSTRACTBOOKMASTERforwebupdated20-3-14.pdf.
Tang KL, Eurich DT, Minhas-Sandhu JK, Marrie TJ, Majumdar SR. Частота, корреляты и результаты рентгенографии грудной клетки нового диагноза рака легкого у 3398 пациентов с пневмонией. Arch Intern Med . 11 июля 2011 г. 171 (13): 1193-8. [Медлайн].
FDA запрашивает упакованные в рамку предупреждения о противомикробных препаратах фторхинолона: стремится усилить предупреждения, касающиеся повышенного риска тендинита и разрыва сухожилий [пресс-релиз]. Сильвер-Спринг, Мэриленд: Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США; 8 июля 2008 г. FDA. Доступно на http://bit.ly/fkBFeA. Доступ: 14 января 2011 г.
Kollef M, et al. ASPECT-NP: рандомизированное двойное слепое исследование III фазы, в котором сравнивали эффективность и безопасность цефтолозана / тазобактама и меропенема у пациентов с вентилируемой нозокомиальной пневмонией (ВНП).Представлен на Европейском конгрессе клинической микробиологии и инфекционных заболеваний (ECCMID) 2019 г. (P1917). Амстердам, Нидерланды. 13-16 апреля 2019 г.
Клинические рекомендации по респираторным заболеваниям информируют медсестер отделения о клинических навыках и знаниях, необходимых для оказания помощи на основе фактических данных.
Резюме
Клинические рекомендации по респираторным заболеваниям предоставляют клиницистам основанные на фактических данных рекомендации для практической работы. Клинические руководства также дают возможность определить знания, технические и нетехнические навыки, которые требуются зарегистрированным медсестрам отделения дыхательных путей.Целью этого обзора было использование систематического процесса для определения основных технических и нетехнических навыков и знаний, определенных в основанных на фактических данных клинических руководствах, которые позволяют оказывать помощь госпитализированным взрослым пациентам с респираторными заболеваниями.
17 рекомендаций были определены в нашем систематическом обзоре. Оценка качества продемонстрировала вариативность этих рекомендаций. Были определены общие базовые знания, технические и нетехнические навыки. К ним относятся патофизиология, понимание физиологических измерений и мониторинга, образование, консультирование, а также ведение палаты и пациента.
Знания и навыки, извлеченные из клинических руководств по респираторным заболеваниям, могут использоваться в учебной программе по уходу за респираторными заболеваниями в палате для обеспечения оптимального ухода за взрослыми пациентами.
Реферат
Знания и навыки, определенные в клинических руководствах, составляют основу учебной программы для медсестер респираторного профиля http://ow.ly/w6TE301O5Ya
Введение
Респираторные заболевания влияют на значительный уровень физического, социального и экономического бремя, которое испытывают пациенты и их семьи [1, 2].У многих пациентов с респираторными заболеваниями могут наблюдаться эпизоды обострения заболевания из-за различных причин, таких как инфекция или реакция на аллергены [1]. Часто эти эпизоды требуют госпитализации пациентов и получения стационарной терапии и ухода в соответствии со стандартами, которые рекомендуются в клинических руководствах и заявлениях.
Основанные на фактических данных руководящие принципы и утверждения для различных респираторных заболеваний рекомендуются медицинским работникам в качестве краткого обзора фактических данных по лечению и терапии для обеспечения оптимальных результатов для пациентов.На уровне отделения неотложной помощи клинические руководства и заявления могут подкрепить основные клинические знания и навыки, необходимые зарегистрированным медсестрам для обеспечения передовой практики в специализированных отделениях респираторных заболеваний. По всей Европе имеются убедительные доказательства того, что уровень образования и укомплектования персоналом, учитывающий соотношение персонала и пациента, связаны со снижением смертности [3]. С точки зрения специализированного отделения, было ограниченное внимание к ожиданиям с точки зрения знаний и навыков дипломированных медсестер, которые оказывают помощь респираторным пациентам и не занимаются продвинутой практикой, такой как клинические медсестры-специалисты и клинические медсестры-консультанты.
Сообщества профессиональных медиков использовали методологию консенсуса для отображения клинических знаний и навыков в качестве процесса разработки текущей образовательной и учебной деятельности [4]. Следует отметить, что философия преподавания и обучения не часто возникает в процессе согласования основных знаний и навыков, которые образуют учебную программу [4]. Консенсус в отношении таких программ клинической подготовки часто достигается благодаря заключению экспертов с использованием опросов и модифицированных методов Delphi, таких как e-Delphi [5]. Альтернативным подходом к консенсусу экспертов является изучение основанных на фактических данных клинических рекомендаций по респираторным заболеваниям для определения знаний и навыков, необходимых зарегистрированным медсестрам в отделениях для оказания оптимальной помощи, что, возможно, еще не было рассмотрено.
В этом обзоре сообщается об исследовании основанных на фактических данных клинических руководств по респираторным заболеваниям в качестве основы для основных клинических навыков и знаний, необходимых на уровне отделения, чтобы гарантировать, что зарегистрированные медсестры адекватно подготовлены для оказания высочайшего уровня клинической помощи взрослым пациентам. Целью обзора было использование систематического процесса для определения основных технических и нетехнических навыков и знаний, закрепленных в клинических рекомендациях, основанных на фактических данных, которые позволяют оказывать помощь госпитализированным взрослым пациентам с респираторными заболеваниями.
Методы
Цель обзора заключалась в выявлении ключевых клинически значимых технических и нетехнических навыков и знаний в рамках научно обоснованных клинических руководств по респираторным заболеваниям. Были определены клинические рекомендации, отражающие наиболее распространенные респираторные заболевания и конкретные клинические методы лечения, связанные с уходом за взрослыми пациентами в отделениях. Эти рекомендации включают астму, хроническую обструктивную болезнь легких (ХОБЛ), туберкулез, рак легких, пневмонию, грипп, отказ от курения, легочную реабилитацию и кислородную терапию.
Стратегия поиска
Был проведен систематический поиск респираторных клинических руководств по оказанию неотложной помощи на базе стационара в соответствии с предпочтительными элементами отчетности для систематических обзоров и метаанализов (PRISMA) [6]. Протокол априори был разработан и реализован в соответствии с рекомендациями PRISMA. С июля 2015 года по май 2016 года мы провели поиск в электронных базах данных Кокрановской библиотеки, MEDLINE, PubMed, CINAHL и Embase. Кроме того, мы провели поиск на веб-сайтах Национального института клинического совершенства (Великобритания), Британского торакального общества, Торакального общества Австралии и Новой Зеландии, Европейского респираторного общества, Американского торакального общества и Азиатско-Тихоокеанского общества респирологии на предмет клинических руководств, относящихся к общим респираторные заболевания, которые лечат в больницах неотложной помощи, и использование специальных методов лечения заболеваний.Рекомендации по поисковым запросам, астма, хроническая обструктивная болезнь легких, внебольничная пневмония, рак легких, грипп, кислородная терапия, отказ от курения и легочная реабилитация были объединены, а примеры использованных сокращений включают руководство *, ХОБЛ, пневмония *, O 2 * кислород, грипп * грипп, пуль * реабилитация *, курить * бросить. Ограничения поиска включали клинические руководства, опубликованные на английском языке, а дата публикации была ограничена последними 7 годами.
Критерии отбора
Были определены опубликованные научно обоснованные клинические руководства, отражающие наиболее распространенные респираторные заболевания и соответствующие методы лечения, связанные с лечением респираторных пациентов в палатах.Заявления, местные руководства и клинические протоколы, которые были или не были опубликованы как документ, основанный на доказательствах, были исключены.
Выбор систематического обзора и извлечение данных
Оба автора независимо друг от друга проанализировали названия клинических руководств, связанных с лечением госпитализированных взрослых респираторных пациентов, до получения полного руководства. Любые разногласия обсуждались до достижения консенсуса по включению или исключению. Данные были извлечены из каждого руководства и отмечены все повторяющиеся данные.
Оценка качества клинических руководств на основе фактических данных
Версия 2 «Appraisal of Guidelines for Research and Evaluation» (AGREE) [7] была использована для оценки общего качества опубликованных клинических руководств, основанных на фактических данных. Инструмент AGREE II включает 23 пункта в шести областях, которые относятся к качеству руководства. Эти области включают объем и цель, участие заинтересованных сторон, строгость разработки, ясность изложения, применимость и редакционную независимость.Каждое руководство оценивалось в каждой из шести областей, и сводная информация была сведена в таблицу (таблица 1).
Таблица 1
Оценка руководящих принципов в каждой из шести областей инструмента AGREE II
Синтез данных
Оба автора подтвердили включение информации о технических и нетехнических навыках и знаниях, представленной в таблице 2.
Таблица 2
Технические и нетехнические навыки и знания, специфическая информация, необходимая для каждого респираторного заболевания
Результаты
Общее количество ссылок на соответствующие клинические рекомендации по респираторным заболеваниям, извлеченных из базы данных и электронного поиска, составило 10.Еще 19 респираторных клинических руководств и заявлений были найдены на веб-сайтах респираторного общества. Дублирующие клинические руководства были удалены, а 21 полная версия респираторных клинических руководств была извлечена. Были применены критерии отбора, и четыре из них были признаны неприемлемыми, оставив 18 клинических руководств по респираторным заболеваниям (рис. 1), которые должны быть включены в анализ клинических технических и нетехнических навыков и специфических респираторных знаний.
Рисунок 1
Процесс выбора респираторных клинических руководств выполняется в соответствии с положениями PRISMA [6].По материалам [6].
Обзор включенных клинических руководств по респираторным заболеваниям
Было выявлено 18 клинических руководств по респираторным заболеваниям для ухода за взрослыми, и одно руководство было отнесено к двум обществам, рекомендации ERS / ATS по тяжелой астме, в результате чего было создано 17 руководств. Из 17 руководств, клинические заболевания и методы лечения включали астму [9, 15, 18, 23], ХОБЛ [10, 24], рак легких [11], пневмонию [12, 19, 20], туберкулез [13], грипп [16, 21], легочная реабилитация [14], кислородная терапия [17, 22] и отказ от курения [8].
Оценка качества руководств
Оценка качества проводилась с использованием критериев AGREE II, которые включают 23 пункта в шести областях с семибалльной шкалой оценки для каждого пункта (таблица 1). Наивысший балл (161) не был получен ни по одному из рекомендаций в этом обзоре. Рекомендации по туберкулезу от NICE получили оценку 146.
Знания, основанные на рекомендациях
Знания, основанные на рекомендациях, сведены в таблицу 2. Основные области знаний в этих рекомендациях относятся к пониманию болезни и связанной с ней патофизиологии наряду с физиологическими изменениями. , осведомленность о физиологических измерениях для мониторинга состояния здоровья пациентов и фармакологические и нефармакологические вмешательства, связанные с лечением заболеваний.
Технические навыки
В большинстве руководств были указаны общие технические навыки. Эти навыки включали оценку физиологического статуса пациента с помощью пульсоксиметрии, частоты дыхания, частоты сердечных сокращений, функции легких с использованием спирометрии и инструментов пиковой скорости потока, устройств доставки кислорода, газов артериальной крови, оценки мокроты и назначения внутривенной и лекарственной терапии.
Нетехнические навыки
Нетехнические навыки относятся к оказанию помощи в планировании ухода и образовательной поддержке.Таким образом, основные области рассмотренных рекомендаций, ориентированные на пациента, включают: понимание методов преподавания и обучения; консультирование пациентов по изменению поведения; а также организационные и управленческие навыки оказания помощи. В дополнение к нетехническим навыкам, связанным с пациентом, этот обзор показал, что профессиональное развитие медсестер в отделениях может включать обучение, связанное с внедрением нового оборудования для респираторного мониторинга и новых стандартов практики в клинических руководствах.
Обсуждение
В этом обзоре клинических руководств по респираторным заболеваниям определено 17 руководств по респираторным заболеваниям, которые составляют большую часть ухода за пациентами в отделениях респираторных заболеваний. Было несколько основных областей знаний, технических и нетехнических вопросов, которые были общими для многих руководящих принципов. Использование критериев AGREE II демонстрирует, что в рамках руководящих принципов, связанных с респираторными заболеваниями, было различие в качестве. Эта вариативность может быть связана с тем, что обширные данные были переработаны, чтобы предоставить более доступную и читаемую информацию для врачей, которые используют это руководство в своей повседневной клинической практике.
Что касается респираторных знаний, основные знания были найдены в нескольких клинических руководствах. Эти области знаний включают патофизиологию, методы лечения и вмешательства, а также понимание измерений состояния здоровья. Технические навыки, содержащиеся в этих рекомендациях, включали респираторный и гемодинамический мониторинг, проведение респираторных вмешательств, а также введение внутривенных и других методов лечения. Выявленные основные нетехнические навыки включали несколько ключевых тем, некоторые из которых были ориентированы на пациентов, а другие относились к профессиональному развитию среднего медицинского персонала.
Эти респираторные знания и навыки могут стать основой для обучения и повышения квалификации медсестер отделения, чтобы уменьшить любые несоответствия в оказании медицинской помощи пациенту. Не менее важно поддерживать способность медсестер в отделениях использовать технические и нетехнические навыки посредством регулярных возможностей обновления своих знаний о последних фактах, связанных с их работой в отделениях.
Ограничением этого обзора является то, что пациенты с респираторными заболеваниями часто имеют ряд сопутствующих заболеваний, и им могут потребоваться дополнительные методы лечения, такие как неинвазивная вентиляция.Эти дополнительные медицинские состояния, такие как сердечная недостаточность, апноэ во сне и диабет, а также кластеры симптомов, такие как одышка, боль и утомляемость, возможно, потребуется сопоставить с областями знаний, технических и нетехнических навыков, чтобы обеспечить доступность комплексной клинической помощи взрослым респираторным больным. Еще одним ограничением этого обзора является то, что некоторые рекомендации могут быть либо на рассмотрении, либо не были обнаружены во время нашего поиска. Используя процесс, описанный в этом обзоре, можно сопоставить дополнительную информацию из новых руководств аналогичным образом с точки зрения знаний и навыков респираторной практики.Воспроизведение этого процесса картирования может быть использовано для медсестер, которые оказывают помощь педиатрическим респираторным пациентам, как способ подчеркнуть их специализированные знания и навыки, которые представляют их профессиональную практику.
В то время как международное руководство по респираторным заболеваниям нацелено, в конечном итоге, на предоставление наилучших имеющихся доказательств, в разных странах будет разный объем практики для разных дисциплин. Информацию в этом обзоре необходимо рассматривать с точки зрения изменения отраслевых наград медсестер в каждой стране в зависимости от условий найма и объема практики на уровне отделения для зарегистрированных медсестер.

 В 2012г. пневмония стала причиной смерти 3,1 млн. людей. Согласно данным Росстата Смертность от пневмонии в России составляет примерно 1,2 на 10 000 населения.1
В 2012г. пневмония стала причиной смерти 3,1 млн. людей. Согласно данным Росстата Смертность от пневмонии в России составляет примерно 1,2 на 10 000 населения.1

 Сестра следит, чтобы пациент находился в благоприятных условиях, поэтому в ее основные обязанности также входит:
Сестра следит, чтобы пациент находился в благоприятных условиях, поэтому в ее основные обязанности также входит: В план сестринского вмешательства входят обеспечение обильного питьевого режима, проведение физиопроцедур по назначению врача, ингаляций.
В план сестринского вмешательства входят обеспечение обильного питьевого режима, проведение физиопроцедур по назначению врача, ингаляций. Острая пневмония среди причин детской смертности во многих территориях России является наиболее частой причиной смерти.
Острая пневмония среди причин детской смертности во многих территориях России является наиболее частой причиной смерти.
 1 из 5)
1 из 5)
 3 、 Разработайте анкету по психологическому стрессу и физическому здоровью для обследования медсестер и своевременного психологического вмешательства. 4 、 Оцените психологический статус медсестер, предоставив им отдых медсестрам, которые испытывают серьезный психологический стресс и не могут продолжать выполнять работу. 5 、 Мобилизовать гуманистическую группу медсестер члены, чтобы сделать обнадеживающие видео для медсестер. Психологические консультанты один на один с медсестрами, чтобы поддерживать интенсивный контакт, заботиться о медсестрах психологически и спать.6 Оказывать гуманистическую помощь медсестрам через видео-вечеринку по случаю дня рождения.7. Расставьте комиксы о кобаяши для медсестры.
3 、 Разработайте анкету по психологическому стрессу и физическому здоровью для обследования медсестер и своевременного психологического вмешательства. 4 、 Оцените психологический статус медсестер, предоставив им отдых медсестрам, которые испытывают серьезный психологический стресс и не могут продолжать выполнять работу. 5 、 Мобилизовать гуманистическую группу медсестер члены, чтобы сделать обнадеживающие видео для медсестер. Психологические консультанты один на один с медсестрами, чтобы поддерживать интенсивный контакт, заботиться о медсестрах психологически и спать.6 Оказывать гуманистическую помощь медсестрам через видео-вечеринку по случаю дня рождения.7. Расставьте комиксы о кобаяши для медсестры. 
 : 03466189496
: 03466189496