Сестринский уход при сердечной недостаточности
Острая правожелудочковая недостаточность (ОПЖН) — это ОСН, обусловленная возникшей
остро дисфункцией ПЖ и характеризующаяся клинической симптоматикой развившегося остро в
большом круге кровообращения венозного застоя.
Классификация сердечно-сосудистой недостаточности:
— I стадия (компенсированная) проявляется возникновением одышки, сердцебиением и
утомляемостью только при физической нагрузке, что проявляется резче, чем у здорового человека,
выполняющего такую же работу. Гемодинамика не нарушена.
— II стадия.
— Период II А (декомпенсированная, обратимая): сердечная недостаточность в покое
умеренно выражена, происходит усиление тахикардии и одышки, появляется акроцианоз, застойные
влажные хрипы в нижних отделах обоих легких, умеренное увеличение печени, отечность на стопах
и лодыжках (отеки исчезают после ночного отдыха).
— Период II Б (декомпенсированная, малообратимая): признаки недостаточности
кровообращения в покое — одышка возникает при небольшой физической нагрузке, больные
принимают положение ортопноэ, в легких влажные хрипы имеют стойкий характер, печень
увеличивается, отеки распространяются на голени и бедра, может появляться выпот плевральной
полости (после ночного отдыха эти признаки сохраняются или несколько уменьшаются).
— III стадия (декомпенсированная, необратимая). Характерна тяжелая одышка в покое,
ортопноэ, ночные приступы удушья (сердечная астма), отек легких, гидроторакс, гидроперикард,
расширение яремных вен, гепотомегалия, асцит, анасарка, олигурия. При сердечной
недостаточности прогноз неблагоприятен.
Наиболее вероятными причинами развития ОСН с низким сердечным выбросом являются:
1) Острый инфаркт миокарда (ОИМ) — большой объём повреждённого миокарда, ОСН
митрального клапана, разрыв стенок сердца.
2) Быстро наступившая и выраженная декомпенсация ХСН — аритмии, неадекватное лечение,
тяжёлое сопутствующее заболевание.
3) Аритмии: наджелудочковые и желудочковые тахикардии, экстрасистолии, брадикардии,
блокады.
4) Клапанная недостаточность — митрального или аортального клапана.
5) Препятствие на пути тока крови — стенозы устья аорты и митрального отверстия, опухоли,
гипертрофическая кардиомиопатия, тромбы.
6) Массивная ТЭЛА.
7) Воспалительные заболевания миокарда.
8) Гипертонический криз при эссенциальной и симптоматической артериальной гипертензии
(АГ).
9) Тампонада сердца.
10) Лёгочное сердце.
11) Травма сердца.
Одной из самых частых причин развития данной патологии является инфаркт миокарда.
6
Тест «Сестринский уход при хронической сердечной недостаточности»
Тесты по теме «Сестринский уход при ХСН».
Преподаватель Власенко А. Б.
1. Основной критерий III СТ. ХСН
а) гепатомегалия
б) застой по малому кругу
в) застой по большому кругу
г) отёк на ногах
2. Отеки сердечного происхождения появляются
а) утром на лице
б) утром на ногах
в) вечером на лице
г) вечером на ногах
3. При наличии отеков медсестра рекомендует больному
а) ограничить прием жидкости и соли
б) ограничить прием белков и жиров
в) увеличить прием жидкости и соли
г) увеличить прием белков и жиров
4. При лечении хронической сердечной недостаточности применяются
При лечении хронической сердечной недостаточности применяются
а) антибиотики, нитрофураны
б) бронхолитики, муколитики
в) цитостатики, глюкокортикостероиды
г) ингибиторы АПФ, диуретики
5. Диета, применяемая при ХСН
а) диета 10
б) диета 1
в) диета 7
г) диета 15
6. Хроническая сердечная недостаточность не является осложнением:
а) ишемической болезни сердца
б) порока сердца
в) мочекаменной болезни
г) цирроза печени
7. Группа препаратов является ведущей в лечении сердечной недостаточности на современном этапе
а) антагонисты кальция
б) мочегонные
в) сердечные гликозиды
г) ингибиторы АПФ
8. Клиническим симптомом ХСН не является
а) отеки голеней
б) одышка, сердцебиение, особенно при физической нагрузке
в) боль за грудиной с иррадиацией в левую половину туловища
г) асцит, анасарка
9. Основной метод выявления «скрытых» отеков
Основной метод выявления «скрытых» отеков
а) тредмил-тест
б) ежедневное взвешивание
в) электрокардиография
г) определение индекса Соловьева
10. ЛФК, массаж при ХСН
а) не показан
б) показан при 1 и 2А стадии
в) показан в любой стадии
г) показан только при 1 стадии.
11. Скопление жидкости в брюшной полости при ХСН
а) асцит
б) перитонит
в) кардит
г) альвеолит
Ответы к тестовому контролю по теме «Сестринский уход при ХСН».
Сестринский процесс при хронической сердечной недостаточности
1. Дипломная работа
Сестринский процесс при хронической сердечной
недостаточности
Выполнила студентка 3-го курса
Сестринское дело
Ерюкова Е. А.
Сердечно — сосудистые заболевания, основная причина
инвалидности и преждевременной смерти жителей экономически
развитых стран. К началу 21 века доля этих заболеваний в структуре
К началу 21 века доля этих заболеваний в структуре
смертности составляла 40-60%.
3. АКТУАЛЬНОСТЬ ПРОБЛЕМЫ
Во всей Европе число пациентов с хронической сердечной
недостаточности колеблется от 0,4 до 2,0%, что составляет от
2,5 до 18 млн. человек. В России такое же количество больных
ХСН как во всей Европе.
4. Цели и задачи моей дипломной работы
Целью моей дипломной работы является: определение характера сестринского
процесса при хронической сердечной недостаточности.
Для ее реализации я поставила следующие задачи:
1. Изучить основные современные теоретические подходы к сущности ХСН:
определение, этиологию, клинику, диагностику, лечение этого заболевания.
2. Изучить характер сестринского процесса при хронической сердечной
недостаточности .
3. Провести анкетирование пациентов, страдающих ХСН.
4. Провести анализ частоты пульса у пациентов с ХСН, как важнейшего
показателя прогноза для этих больных.
5. Показать важность работы медицинской сестры по повышению
Показать важность работы медицинской сестры по повышению
образовательного уровня пациентов с ХСН, в том числе обучения самоконтролю
пульса в домашних условиях.
6. Разработать практические рекомендации для пациентов, страдающих ХСН.
5. Материалы и методы исследования
* Изучение литературы по этой патологии.
* Собеседование с пациентами, имеющими
хроническую сердечную недостаточность.
* Определение частоты пульса у пациентов и
анализ полученных данных.
* Разработка практических рекомендаций
пациентам с ХСН.
6. Определение хронической сердечной недостаточности
Хроническая сердечная
недостаточность – это
патологическое
состояние, вследствие
которого
нарушается
сократительная функция
сердца
из-за
чего
система
кровообращения
не
способна
доставлять
органам
и
тканям
необходимое количество
кислорода.
7. Этиология
• ИБС
•АГ
•Поражение миокарда (миокардиты,
миокардиодистрофии, постинфарктный кардиосклероз)
•Пороки сердца
•Перикардиты и др.
8. Классификация
Стадии
I стадия
III стадия
II стадия
IIA стадия
IIБ стадия
9. Функциональные классы
I ФК
IV ФК
ФК
III ФК
II ФК
10. Лечение хронической сердечной недостаточности
На основании проведенного мною
анализа изученной литературы, я сделала
вывод, что в настоящее время
хроническую сердечную недостаточность
вылечить нельзя, но можно хорошо ее
контролировать, с помощью
немедикаментозных и медикаментозных
методов лечения.
11. Немедикаментозное лечение
Немедикаментозное лечение – это
изменение образа жизни пациента.
• Контроль массы тела, суточного диуреза, в случае
прибавки 2-х кг. в 3 дня, обращаться к врачу.
• Ограничение потребления поваренной соли (I ФК-
3г/сут; II-IIIФК – 1,2- 1,8г/сут; IVФК —
• Ограничение приема жидкости при тяжелых стадиях
ХСН (но не менее 750 мл/сут), разгрузочные диеты – 1
раз в 7-10 дней 2,3 в конце
• Отказ от употребления алкоголя, курения
• Дозированные физические тренировки (ходьба,
велотренинг)
• Медсестра должна учитывать количество выпитой и
выведенной из организма жидкости (водный баланс).
13. Медикаментозное лечение
Его цель заключается в нормосистолии, для разгрузки
сердца.
14. Группы назначаемых препоратов
• Сердечные гликозиды (строфантин)
• Диуретики (торасемид)
• Венозные вазодилататоры (моночинкве)
• Ингибиторы АПФ (лизиноприл)
• β- адреноблокаторы (бисопролол)
15. Выводы
• Хроническая сердечная недостаточность является
актуальной проблемой современной медицины из-за
высокой распространенности, смертности
• Уменьшение ЧСС является важнейшим условием улучшения
прогноза пациентов с ХСН. Урежение пульса у больных ХСН
приводит к уменьшению числа госпитализаций, снижает
смертность от ССЗ.
• Неотъемлемой частью работы медицинской сестры при
заболевании ХСН является контроль частоты пульса, как
важного показателя прогноза.
• Медицинской сестре следует обучать пациентов
самоконтролю Ps в домашних условиях, что позволяет
оценивать эффективность лечения и контролировать
течение заболевания.
Практическая часть:
Анализ частоты пульса у пациентов с ХСН, как
важного показателя прогноза для этих больных.
Задачи:
•Провести анкетирование среди
лиц страдающих ХСН.
•Исследовать пульс у пациентов с
ХСН.
•Обучить пациентов
проводить исследование
пульса и разъяснить
важность его контроля для
них.
•Провести статистический
анализ полученных данных.
18. Методы исследования
• Для решения поставленных задач, я
использовала индивидуальную беседу с
пациентами, имеющих хроническую
сердечную недостаточность и исследовала
пульс у них. Мною было опрошено 50
пациентов ИОКБ и ГКБ №1 с хронической
сердечной недостаточностью, в возрасте от 20
до 89 лет, давших информированное согласие
об участии в исследовании.
1. Пол:
a) Мужской
b) Женский
2.
Возраст:
_______
3. Причина ХСН:
______________
4.
Длительность заболевания:
__________________________
5. Число госпитализаций в год:
Число госпитализаций в год:
________
6.
Контролирует ли пульс самостоятельно:
c) Да
d) Нет
7. Частота пульса:
_______
20. Статистический анализ полученных данных
Процентное соотношение мужчин и женщин с ХСН среди опрошенных.
52,00%
48,00%
Из 50 обследованных 24 мужчины и 26 женщин.
мужчины
женщины
21. Возрастные критерии
5
100%
80%
15
60%
40%
20
20%
0%
10
до 40
от 40 до 61
от 61 до 80
старше 80
22. Причины ХСН
ИБС
АГ
45
40
35
30
25
20
15
10
5
0
болезни
миокарда
пороки
перикардиты
другие
причины
23. Длительность болезни
30
25
20
15
10
5
0
до 5 лет
5 -10 лет
10 -15 лет
24. Частота пульса
до 60 уд.мин
81 — 90
61 -70
91 -100 уд.мин
8,00%
71 — 80
18,00%
20,00%
24,00%
30,00%
Из 50 пациентов только 12 человек знают о
важности пульса, и контролируют
его.
Вставка рисунка
измерение пульса самостоятельно
да; 24,00%
нет; 76,00%
26. Зависимость числа госпитализации от частоты пульса
1 р в год
1
16
2 р в год
3
12
5
5
5
1
до 60
61 -70
71 -80
81 -90
6
0
91 -100
27. Рекомендации пациентам с ХСН по исследованию пульса.
Алгоритм подсчета пульса.
• Пульс подсчитывается когда вы
находитесь в покое (т.е. если вы были в
движении, вам нужно присесть и
отдохнуть).
• Затем 2, 3, 4 – м пальцами одной руки,
прижимаем лучевую артерию на другой
руке. Большой палец должен
находиться на тыльной стороне руки.
• Определить ритм пульса в течение 30
сек.
• Взять часы или секундомер и
подсчитывать пульс в течении 1 минуты.
• Записать результат в свой дневник
28. Образец ведения дневника.
число
Время
Принятый
препарат
пульс
1 0 июля
2015
10. 45
45
Бисопролол 60 уд.
29. Выводы
1. В настоящее время хроническая сердечная
недостаточность является актуальной проблемой
современной медицины из-за высокой
распространенности, смертности, увеличения риска
сердечно-сосудистых событий, ранней
инвалидизации пациентов.
2. Сегодня возможен эффективный контроль этого
заболевания и важная роль в осуществлении этого
принадлежит медицинской сестре.
3. Медицинской сестре следует принимать активное
участие в проведении профилактики ХСН.
4. Неотъемлемой частью работы медицинской сестры
по длительной профилактике ХСН должно стать
повышение образовательного уровня пациентов.
5. Контроль пульса позволяет в подавляющем
большинстве случаев предотвратить
нежелательные последствия и значительно
улучшить качество жизни пациента с сердечной
недостаточностью.
6. Урежение пульса является важнейшим условием
улучшения прогноза пациентов с ХСН, а
тахикардия повышает общую смертность и частоту
госпитализаций этих больных.
7. Медицинской сестре следует обучать пациентов
длительному самоконтролю Ps в домашних
условиях.
31. Заключение
• Итак, медицинская сестра принимает самое активное
участие в лечении ХСН. Медицинской сестре следует
стремиться изменить отношение пациента к своему
здоровью, побудить его следовать медицинским
рекомендациям. Информированные пациент лучше
мотивированы на здоровый образ жизни,
лекарственную терапию, самоконтроль за своим
состоянием. При кропотливой и терпеливой работе
медицинской сестры, при создании партнерских
отношений с пациентом, можно добиться
значительных положительных результатов в лечении и
контроле хронической сердечной недостаточности,
улучшить качество жизни больных.
Слушайте свое сердце, и будете жить долго!
Сестринский процесс при заболеваниях сердечно-сосудистой системы
Специальность: Сестринское дело
Форма обучения: заочная
Трудоемкость: 36 часов
Стоимость: 3000р.
Заявки и регистрация: [email protected] (342) 206-80-46
ПРОГРАММА В РАМКАХ НЕПРЕРЫВНОГО МЕДИЦИНСКОГО И ФАРМАЦЕВТИЧЕСКОГО ОБРАЗОВАНИЯ (НМО)
Широкая распространенность, необходимость существенных материальных затрат для лечения и реабилитации, влияние на прогноз определяют социальную значимость сердечно-сосудистых заболеваний. Неоспорима роль медицинской сестры в лечебно-диагностическом процессе при сердечно-сосудистых заболеваниях и первичной профилактике данных заболеваний.
В программе освещены сестринские технологии ведения пациентов с артериальной гипертензией, ишемической болезнью сердца, сердечной недостаточностью. Представлены современные подходы к диагностике и лечению данной патологии, особенности сестринской помощи при неотложных состояниях. Отдельное внимание уделено роли меди-цинской сестры в профилактике сердечно-сосудистых заболеваний и формированию здорового образа жизни.
По окончании обучения каждый слушатель получит удостоверение о тематическом усовершенствовании в объеме 36 часов установленного образца и 36 зет (образовательных единиц в системе НМО) в личное портфолио на едином портале непрерывного медицинского образования.
ПРОГРАММА ОБУЧЕНИЯ
Для зачисления на цикл слушателю необходимо:
1. Зарегистрироваться на едином портале НМО edu.rosminzdrav.ru.
2. Найти среди образовательных программ АНО ДПО «ПермИПК РЗ» нужный Вам цикл.
3. Отправить заявку на обучение.
4. Получить подтверждение Института о зачислении в группу и договор на обучение.
5. Выслать в отдел комплектования Института: скан паспорта, скан диплома, скан подписанного договора, скан платежной квитанции или гарантийного письма от МО.
Больной с хронической сердечной недостаточностью
Атрощенко Евгений Станиславович, главный научный сотрудник лаборатории хронической ишемической болезни сердца, доктор медицинских наук, профессор
За последние 50 лет средняя продолжительность жизни человека в странах Западной Европы увеличилась на 8 лет. Из них на 6 лет, благодаря достижениям кардиологов. И дело не только в том, что удельный вес сердечно-сосудистых смертей в промышленно развитых странах составляет более 50% от общей смертности (1,9 млн. смертей в год в странах ЕС), но во многом из-за внедрения ряда передовых технологий, успехов в области интервенционной кардиологии и сердечно-сосудистой медикаментозной терапии.
Из них на 6 лет, благодаря достижениям кардиологов. И дело не только в том, что удельный вес сердечно-сосудистых смертей в промышленно развитых странах составляет более 50% от общей смертности (1,9 млн. смертей в год в странах ЕС), но во многом из-за внедрения ряда передовых технологий, успехов в области интервенционной кардиологии и сердечно-сосудистой медикаментозной терапии.
Успехи кардиологических операций по реваскуляризации миокарда, особенно при использовании первичной ангиопластики в случаях возникновения острого инфаркта миокарда (ОИМ), коренным образом изменили судьбы пациентов, что позволило даже поставить вопрос о целесообразности существования традиционных отделений интенсивной терапии.
Еще более значительный прогресс достигнут на поприще медикаментозной терапии больных кардиологического профиля, что привело к улучшению прогноза их жизни. Ключевым фактором этих достижений явилось понимание ишемической болезни сердца (ИБС) с позиции достаточно простой концепции «сердечно-сосудистого континуума», выдвинутой еще в 1991 г. В. Дзау и Е. Бранвальдом, суть которой заключается в следующем. По данной модели ИБС стартует с набора факторов риска (ФР), главными из которых являются артериальная гипертензия (АГ), сахарный диабет (СД), курение, нарушение липидного обмена (дислипидемия) и инсулинорезистентность. ФР ускоряют прогрессирование атеросклеротического процесса в артериальных сосудах человека, неизбежно возникающего уже в достаточно молодом возрасте, что может завершиться такими клиническими проявлениями, как, например, ИБС — ишемия миокарда в форме стенокардии напряжения, инфаркта миокарда или внезапной смерти. Финальным аккордом ИБС является хроническая сердечная недостаточность (ХСН), путь к которой у конкретного больного может быть или очень долгим или стремительным. ХСН может развиваться и по иному пути, когда первопричиной является сам по себе ФР — СД или АГ. Последняя является наиболее значимым ФР развития ХСН не только вследствие того, что при АГ значительно быстрее прогрессирует атеросклероз артериальных сосудов, но и по причине того, что в условиях их постоянного спазма и прогрессирующего снижения эластичности сердце вынуждено работать против высокого сопротивления сосудистой сети.
В. Дзау и Е. Бранвальдом, суть которой заключается в следующем. По данной модели ИБС стартует с набора факторов риска (ФР), главными из которых являются артериальная гипертензия (АГ), сахарный диабет (СД), курение, нарушение липидного обмена (дислипидемия) и инсулинорезистентность. ФР ускоряют прогрессирование атеросклеротического процесса в артериальных сосудах человека, неизбежно возникающего уже в достаточно молодом возрасте, что может завершиться такими клиническими проявлениями, как, например, ИБС — ишемия миокарда в форме стенокардии напряжения, инфаркта миокарда или внезапной смерти. Финальным аккордом ИБС является хроническая сердечная недостаточность (ХСН), путь к которой у конкретного больного может быть или очень долгим или стремительным. ХСН может развиваться и по иному пути, когда первопричиной является сам по себе ФР — СД или АГ. Последняя является наиболее значимым ФР развития ХСН не только вследствие того, что при АГ значительно быстрее прогрессирует атеросклероз артериальных сосудов, но и по причине того, что в условиях их постоянного спазма и прогрессирующего снижения эластичности сердце вынуждено работать против высокого сопротивления сосудистой сети. Результатом такой нагрузки сопротивлением является гипертрофия левого желудочка. Его стенки становятся жесткими и сердечная мышца рано или поздно теряет возможность должным образом сокращаться, появляется так называемая диастолическая дисфункция левого желудочка и клинические признаки ХСН. У половины пациентов с АГ, не получающих должную антигипертензивную терапию, появляется ИБС, что создает условия для более быстрой декомпенсации сердца, когда расширяются объемы его камер и процесс приобретает бесповоротный характер.
Результатом такой нагрузки сопротивлением является гипертрофия левого желудочка. Его стенки становятся жесткими и сердечная мышца рано или поздно теряет возможность должным образом сокращаться, появляется так называемая диастолическая дисфункция левого желудочка и клинические признаки ХСН. У половины пациентов с АГ, не получающих должную антигипертензивную терапию, появляется ИБС, что создает условия для более быстрой декомпенсации сердца, когда расширяются объемы его камер и процесс приобретает бесповоротный характер.
Значимость АГ, как ФР ХСН, состоит также в следующем. В мире АГ страдает более 1 млрд. людей, что является причиной 7,1 млн. смертей в год вследствие сердечно-сосудистых катастроф из-за не адекватной терапии данного заболевания. Если в 2000 г. АГ регистрировалось у каждого четвертого жителя нашей планеты, то несмотря на все современные достижения кардиологии и усилия национальных органов здравоохранения наиболее развитых государств, предполагается, что число таких больных в популяции к 2025 г. достигнет 60%. Поскольку адекватно лечится только 30% больных с АГ, прогнозируется значительный и неизбежный рост и пациентов с ХСН. Для примера приведем данные по двум разным странам, где АГ выявляется лучше всего — по Испании и США. Процент выявления АГ составляет, соответственно, 85% и 84%, но из них эффективно контролируют свое артериальное давление (АД) только 27% и 53% пациентов, соответственно. По данным английских коллег, по меньшей мере треть больных с АГ не знает, что они больны. Более того, подавляющее количество пациентов с впервые выявленой АГ прекращают антигипертензивную терапию в течение нескольких месяцев после ее назначения. Много хуже ситуация при наличии у больного СД — этого самостоятельного ФР ХСН, поскольку у пациентов с СД риск появления сердечно-сосудистых заболеваний в 2-4 раза выше, чем у больных без диабета. Уместно заметить, что 70% больных с СД страдают АГ, а сама АГ продолжительностью в 5 лет в 2,5-3 раза увеличивает риск появления СД, чем в популяции лиц с нормальными уровнями АД.
достигнет 60%. Поскольку адекватно лечится только 30% больных с АГ, прогнозируется значительный и неизбежный рост и пациентов с ХСН. Для примера приведем данные по двум разным странам, где АГ выявляется лучше всего — по Испании и США. Процент выявления АГ составляет, соответственно, 85% и 84%, но из них эффективно контролируют свое артериальное давление (АД) только 27% и 53% пациентов, соответственно. По данным английских коллег, по меньшей мере треть больных с АГ не знает, что они больны. Более того, подавляющее количество пациентов с впервые выявленой АГ прекращают антигипертензивную терапию в течение нескольких месяцев после ее назначения. Много хуже ситуация при наличии у больного СД — этого самостоятельного ФР ХСН, поскольку у пациентов с СД риск появления сердечно-сосудистых заболеваний в 2-4 раза выше, чем у больных без диабета. Уместно заметить, что 70% больных с СД страдают АГ, а сама АГ продолжительностью в 5 лет в 2,5-3 раза увеличивает риск появления СД, чем в популяции лиц с нормальными уровнями АД. Проблема усугубляется тем обстоятельством, что несмотря на большую мотивацию контроля за уровнем глюкозы крови, чем за величиной своего АД, только меньшая часть больных лечится адекватно. В то же время повышение гликозилированного гемоглобина (НвА1с) всего на 1% увеличивает риск развития ХСН на 8-15%, который и так у них высок: у мужчин в 2,4 раза, а у женщин в 5,1 раза выше, чем у больных без СД. Снижение же НвА1с на 1% ведет к уменьшению микрососудистых осложнений (прежде всего слепоты, нарушений функции почек, пр.) на 25%. Т.е. кардиологи знают, как предупредить риск возникновения сердечно-сосудистых катастроф у своих пациентов, поскольку и АГ, и гиперлипидемия, и ожирение, и курение, и СД являются управляемыми ФР, дело за организаторами здравоохранения и самими пациентами.
Проблема усугубляется тем обстоятельством, что несмотря на большую мотивацию контроля за уровнем глюкозы крови, чем за величиной своего АД, только меньшая часть больных лечится адекватно. В то же время повышение гликозилированного гемоглобина (НвА1с) всего на 1% увеличивает риск развития ХСН на 8-15%, который и так у них высок: у мужчин в 2,4 раза, а у женщин в 5,1 раза выше, чем у больных без СД. Снижение же НвА1с на 1% ведет к уменьшению микрососудистых осложнений (прежде всего слепоты, нарушений функции почек, пр.) на 25%. Т.е. кардиологи знают, как предупредить риск возникновения сердечно-сосудистых катастроф у своих пациентов, поскольку и АГ, и гиперлипидемия, и ожирение, и курение, и СД являются управляемыми ФР, дело за организаторами здравоохранения и самими пациентами.
Рассмотрим и еще один немаловажный аспект рассматриваемой проблемы. Поскольку экспертами Европейского общества кардиологов и Американской ассоциации сердца прогнозируется неуклонный и значительный рост числа больных с ХСН, так ли ограничены реальные способы воздействия на данную ситуацию? Парадокс состоит в том, что по мере развития новых технологий и синтеза новых, эффективных лекарств, прогресса кардиологической науки и повышения эффективности лечения наших пациентов, увеличения продолжительности их жизни, все большее количество людей доживают до появления дисфункции сердечной мышцы, и клинических проявлений ХСН. В частности, разительные успехи на поприще лечения больных с инфарктом миокарда повлекли за собой увеличение числа лиц с систолической дисфункцией миокарда. Увеличение продолжительности жизни, в том числе за счет снижения риска смерти пациентов с СД, АГ, хроническими обструктивными заболеваниями легких — к повышению удельного веса и абсолютного количества людей с диастолической формой ХСН.
В частности, разительные успехи на поприще лечения больных с инфарктом миокарда повлекли за собой увеличение числа лиц с систолической дисфункцией миокарда. Увеличение продолжительности жизни, в том числе за счет снижения риска смерти пациентов с СД, АГ, хроническими обструктивными заболеваниями легких — к повышению удельного веса и абсолютного количества людей с диастолической формой ХСН.
Но что же нужно обязательно предпринимать и пациенту и врачу, если ХСН уже есть? На этом этапе речь идет уже о вторичной профилактике, в первую очередь от рецидивов эпизодов обострений (декомпенсаций) ХСН и о снижении риска осложнений, например, тромбоэмболий или коронарных катастроф.
При застойной форме ХСН категорически запрещается курение и прием даже малых доз алкоголя. Из рациона питания исключаются продукты, способные вызывать тахикардию и активизировать нейрогуморальные системы, например, крепкий чай, кофе, острые блюда. Самое важное — не столько жесткое ограничение жидкости, объем которой лимитируется (как правило 0,8-1,5 л в сутки), сколько жесткий контроль за количеством потребляемой столовой соли (до 2-6 г в сутки). Поскольку ее достаточно много и в самой пище (например, в черном хлебе), то при приготовлении пищи ее не подсаливают. Рекомендуется диета, основанная на калийсодержащих продуктах: кураге, изюме, орехах, овсяной и гречневой крупе.
Поскольку ее достаточно много и в самой пище (например, в черном хлебе), то при приготовлении пищи ее не подсаливают. Рекомендуется диета, основанная на калийсодержащих продуктах: кураге, изюме, орехах, овсяной и гречневой крупе.
Немаловажным является поддержание физической активности пациента. Объем нагрузок лимитируется степенью тяжести заболевания. Обычно больным рекомендуется ходьба в течение 20-30 минут 3-5 раз в неделю. Статистические (изометрические) нагрузки запрещаются.
Медикаментозная терапия направлена на достижение 6 основных целей:
1. Уменьшение клинических проявлений ХСН;
2. Улучшение или сохранение на стабильном уровне качества жизни пациента;
3. Снижение риска развития основных осложнений;
4. Уменьшение расстройств, вызванных нейрогуморальным дисбалансом;
5. Улучшение или сохранение на стабильном уровне функции левого желудочка;
6. Увеличение продолжительности жизни больного.
Решение данного комплекса задач невозможно без использования комбинированной медикаментозной терапии, основанной исключительно на единых стандартах, принятых во всем мире. Поскольку ХСН является следствием ряда заболеваний, то первоочередной задачей является выявление и, по-возможности, устранение причины ее появления. Например, при алкогольной кардиомиодистрофии, нередкой в европейских странах, особенно в РБ и РФ, следует отказаться от приема любого количества алкоголя, при клапанных пороках требуется реконструктивная операция на клапанном аппарате сердца, и т.д.
Поскольку ХСН является следствием ряда заболеваний, то первоочередной задачей является выявление и, по-возможности, устранение причины ее появления. Например, при алкогольной кардиомиодистрофии, нередкой в европейских странах, особенно в РБ и РФ, следует отказаться от приема любого количества алкоголя, при клапанных пороках требуется реконструктивная операция на клапанном аппарате сердца, и т.д.
Сама по себе фармакологическая терапия определяется степенью тяжести заболевания, видом дисфункции миокарда, имеющимися осложнениями или риском их возникновения, что может оценить только высоко квалифицированный специалист. К сожалению, пациенты зачастую прислушиваются к советам лиц, ничего не смыслящих ни в патофизиологии человека, ни в медицине вообще, например, к «рекомендациям» А. Малахова. Это ведет, в лучшем случае, к потере драгоценного времени, поскольку у многих больных ситуация способна стремительно измениться к худшему. В качестве примера можно привести данные российского исследования, самой мотивированной в получении адекватной терапии группы больных — лиц с ИБС, состоящих на счете в поликлиниках г. Москвы, MSS (Moskow Statin Survey). Продлевающие жизнь таким пациентам статины, обязательные при лечении ИБС, принимают только 32,5% лиц, состоящих на диспансерном учете у терапевта, из них эффективные дозы используют только 10%, а срок их применения ограничивается в среднем 5 месяцами, что, в принципе, лишено смысла. По данным ведущих клиник Европы и США «целевые», т.е. наиболее целесообразные дозы ингибиторов ангиотензин-превращающего фермента (иАПФ), жизненно необходимые всем больным ХСН, получают не более 36-38% пациентов.
Москвы, MSS (Moskow Statin Survey). Продлевающие жизнь таким пациентам статины, обязательные при лечении ИБС, принимают только 32,5% лиц, состоящих на диспансерном учете у терапевта, из них эффективные дозы используют только 10%, а срок их применения ограничивается в среднем 5 месяцами, что, в принципе, лишено смысла. По данным ведущих клиник Европы и США «целевые», т.е. наиболее целесообразные дозы ингибиторов ангиотензин-превращающего фермента (иАПФ), жизненно необходимые всем больным ХСН, получают не более 36-38% пациентов.
Помимо иАПФ, как их обязательное дополнение, больные должны получать и бета-адреноблокаторы (БАБ), а при задержке жидкости, что проявляется отеками, одышкой, и мочегонные, причем ежедневно. Иногда возникает необходимость дополнения этой терапии препаратами других классов, например, сердечными гликозидами. Уместно заметить, что из многочисленного списка БАБ больным назначаются лишь те, эффективность которых доказана в крупномасштабных исследованиях. Это не «горячо любимые» врачами общей практики атенолол, пропранолол и метопролол тартрат, а карведилол или бисопролол.
В целом лечение больного с ХСН — это большое искусство врача, но не малую роль в повышении качества жизни и улучшении прогноза заболевания играют медицинские сестры. Их вклад настолько велик, что выживаемость больных при адекватном сестринском наблюдении может повышаться на 19%. Для сравнения: вклад самых эффективных лекарственных средств в снижении риска смерти составляет в среднем 25%. По сути речь идет об улучшении приверженности больных к комплексной терапии лекарствами с доказанной эффективностью, обладающими нейромодулирующим действием, назначенными в целевых дозах. Последние достигаются методом медленного титрования «вверх» в течение 3-и месяцев, сначала одного, затем второго препарата, что возможно только под контролем лечащего врача. Последний принимает решение, с какого препарата — иАПФ или БАБ, начинается подбор целевых доз. По данным 30-летнего наблюдения российских ученых, опубликованных в 2008 г., назначение иАПФ в адекватной дозе больным ИБС, осложненной ХСН, снижает риск смерти пациента на 32%, а дополнительный прием «избранных» БАБ — еще на 33-35%.
В заключение отметим следующее. Пациент с ХСН — это не объект для экспериментов, которые он сам на себе или по совету близких нередко проводит, используя «методы нетрадиционной медицины», крайне опасные при шатком балансе между компенсированным состоянием и возможностью быстрого ухудшения здоровья. По этому поводу уместно процитировать фразу экспертов британского общества ученых Sense About Science («Смысл науки»), опубликованную в «Вестнике московского городского научного общества терапевтов «Московский доктор» в августе 2008 г. [№ 16 (81)]». Она звучит следующим образом: «Идиоты всегда были и будут: 500 лет назад отдавали последнее за порошок из жабьих глаз, сейчас — за БАБ (биологически активные добавки). Люди платят не за вещь, а за надежду…». Подчеркнем, что только соблюдение определенных стандартов медикаментозного лечения при квалифицированном медицинском наблюдении, помощи близких и высокой приверженности пациентов к лечению дает им надежду.
Принципы оказания сестринской помощи при хронической сердечной недостаточности
Основная часть (выдержка)
1 Общая характеристика хронической сердечной недостаточности
У большинства пациентов ХСН развивается в результате патологии коронарных артерий. При развитии поражения сердца риск возникновения сердечной недостаточности можно снизить путем назначения адекватной терапии в адекватных дозах.
При развитии поражения сердца риск возникновения сердечной недостаточности можно снизить путем назначения адекватной терапии в адекватных дозах.
Кардиологические клиники обеспечивают пациентов препаратами, которые раздают медсестры, однако их основная цель — это нормализация самочувствия пациента. Вдобавок, имеются данные о том, что врачи общей практики зачастую опасаются назначать адекватную терапию и титровать дозы лекарственных препаратов даже у пациентов с уже диагностированной сердечной недостаточностью. Поэтому, для того, чтобы эти пациенты не оставались без коррекции доз, во многих госпиталях была организована система клиник для перенесших инфаркт миокарда (ИМ). Программа Омада — это система специализированной медицинской помощи, в которой работают медицинские сестры, предназначенная для улучшения качества лечения ХСН путем обучения пациентов и модификации лечении путем обеспечения взаимосвязей между разными уровнями оказания медицинской помощи. Эта модель оказания медицинской помощи оказалась высокоэффективной в условиях оказания помощи пациентам, перенесшим ИМ, и позволяет сделать помощь не только своевременной,но и действенной.
Ишемическая болезнь сердца (ИБС) — это самая частая причина преждевременной смерти пациентов до 75 лет. Это также самая частая причина развития СН в западных странах, отвечающая примерно за 70% случаев СН (1).
Однако смертность от ХСН с конца 70-х годов стала снижаться, за последние 10 лет у пациентов моложе 65 лет она снизилась на 44%. Эти улучшения стали результатом модификации факторов риска и появления эффективных средств лечения. Несмотря на то, что это в целом тенденция благоприятная, до идеала еще далеко. Считается, что примерно 40% всех случаев инфаркта миокарда сопровождаются нарушением функции левого желудочка, с развитием СН или без нее (2).
Примерно 22% мужчин и 46% женщин, перенесших ИМ, становятся инвалидами вследствие сердечной недостаточности в течение шести лет (3). Хотя современные методы лечения инфаркта миокарда позволяют значительно повысить выживаемость, функция сердца остается значительно нарушенной, с высокой вероятностью развития СН в будущем.
Считается, что в обществе живут 4% мужчин и 2% женщин, перенесших ИМ. Однако, распространенность ИМ с возрастом увеличивается, и поскольку в течение шести лет есть высокий риск развития СН, очень важно выявлять таких пациентов, чтобы обеспечить им адекватный объем медицинской помощи.
Как только возникает повреждение миокарда, обычно вследствие ишемии, риск развития сердечной недостаточности можно снизить путем терапии в адекватных дозах. Чтобы обеспечить качественное наблюдение и коррекцию доз, необходимо развивать систему клиник для пациентов с хронической сердечной недостаточностью (ХСН).
Сестринский уход при хронической сердечной недостаточности
Содержание
Введение……………………………………………………………………………3
Глава 1. Теоретические аспекты хронической сердечной недостаточности
1.1 Этиология и клиническая картина хронической сердечной недостаточности…………………………………………………………….…….5
1.2 Классификация хронической сердечной недостаточности…………. .…..12
.…..12
1.3 Методы диагностики хронической сердечной недостаточности…………15
Глава 2. Анализ особенностей сестринского ухода при хронической сердечной недостаточности
2.1 Этапы сестринского процесса при ХСН
2.2 Особенности сестринского вмешательства
Глава 3. Исследование сестринского ухода при хронической сердечной недостаточности
3.1 Характеристика базы и методов исследования
3.2 Анализ результатов исследования
3.3 Рекомендации по оптимизации сестринского ухода при хронической сердечной недостаточности
Заключение
Список литературы
Введение
Актуальность темы исследования обусловлена тем, что сердечно-сосудистые заболевания стоят на первом месте по распространенности среди населения экономически развитых стран. Они же остаются первой причиной инвалидизации и смертности. Если раньше они ассоциировались с пожилым возрастом, то сейчас даже люди среднего возраста знакомы с болями в области сердца, перебоями сердечного ритма и таблетками от приступов стенокардии.
Заболевания сердечно-сосудистой системы многочисленны. Одни из них являются болезнями преимущественно сердца, другие — главным образом артерий или вен, третьи поражают ССС в целом. Исходом наиболее распространенных из них, таких как ишемическая болезнь сердца и артериальная гипертензия, является хроническая сердечная недостаточность.
Сердечно-сосудистые заболевания, основная причина инвалидности и преждевременной смерти жителей экономически развитых стран. К началу XXI века доля этих заболеваний в структуре смертности составляла 40-60%. В настоящее время продолжается рост заболеваемости, особенно среди людей молодого возраста, что делает сердечно-сосудистые заболевания важнейшей медико-социальной проблемой здравоохранения.
В XXI веке во всех странах увеличивается количество больных с хронической сердечной недостаточностью. Её причиной является перенесенные заболевания сердечно-сосудистой системы, такие как инфаркт миокарда, пороки сердца. Во всей Европе число пациентов с хронической сердечной недостаточностью колеблется от 0,4% до 2,0%, что составляет от 2,5 до 18 млн. человек. В России такое же количество больных ХСН как во всей Европе. Это связано как с увеличением случаев заболеваний сердечно-сосудистой системы, так и со снижением смертности среди больных с осложненным течением острого инфаркта миокарда, и с увеличением продолжительности жизни пациентов с данной патологией.
Во всей Европе число пациентов с хронической сердечной недостаточностью колеблется от 0,4% до 2,0%, что составляет от 2,5 до 18 млн. человек. В России такое же количество больных ХСН как во всей Европе. Это связано как с увеличением случаев заболеваний сердечно-сосудистой системы, так и со снижением смертности среди больных с осложненным течением острого инфаркта миокарда, и с увеличением продолжительности жизни пациентов с данной патологией.
На сегодняшний день сердечно-сосудистая недостаточность является одной из причин, ведущей к смерти. Риску подвержены не только пожилые люди, но и более молодые, ведущие неправильный образ жизни, подвергающие свой организм высоким физическим нагрузкам.
Поэтому сестринский процесс при хронической сердечно-сосудистой недостаточности (ХСН) — важный этап на пути спасения человеческих жизней, доврачебная неотложная профессиональная помощь человеку.
В связи с этим, важным вопросом данного исследования является оказание медицинской помощи пациентам с ХСН, в том числе в определении роли медицинской сестры на всех этапах лечения и профилактики.
Объект исследования — хроническая сердечная недостаточность.
Предмет исследования – сестринский уход при хронической сердечной недостаточности.
Цель выпускной квалификационной работы – исследование организации сестринского ухода при хронической сердечной недостаточности.
В соответствии с поставленной целью, необходимо решить следующие задачи:
1) рассмотреть теоретические аспекты хронической сердечной недостаточности;
2) раскрыть этапы сестринского процесса при ХСН;
3) определить особенности сестринского вмешательства;
Планы сестринского ухода при сердечной недостаточности: 18 сестринских диагнозов
Это руководство по сестринскому плану содержит 18 сестринских диагнозов NANDA и некоторые приоритетные аспекты клинической помощи пациентам с сердечной недостаточностью. Узнайте о медсестринских вмешательствах и оценках сердечной недостаточности, включая цели, определяющие характеристики и связанные факторы для каждого медсестринского диагноза.
Что такое сердечная недостаточность?
Сердечная недостаточность (HF) или застойная сердечная недостаточность (CHF) — это физиологическое состояние, при котором сердце не может перекачивать достаточно крови для удовлетворения метаболических потребностей организма после любого структурного или функционального нарушения наполнения желудочков или выброса крови.
Сердечная недостаточность возникает в результате изменений систолической или диастолической функции левого желудочка. Сердце выходит из строя, когда из-за внутреннего заболевания или структурного характера оно не может справиться с нормальным объемом крови или, в отсутствие болезни, не может терпеть внезапное увеличение объема крови. Сердечная недостаточность — это прогрессирующее и хроническое заболевание, которое лечится путем значительных изменений образа жизни и дополнительной медикаментозной терапии для улучшения качества жизни. Сердечная недостаточность вызывается различными сердечно-сосудистыми заболеваниями, такими как хроническая гипертония, ишемическая болезнь сердца и порок клапанов сердца.
Сердечная недостаточность сама по себе не является заболеванием; этот термин относится к клиническому синдрому, характеризующемуся проявлениями перегрузки объемом, недостаточной перфузией тканей и плохой переносимостью физических нагрузок. Какой бы ни была причина, отказ помпы приводит к гипоперфузии тканей, за которой следует легочный и системный венозный застой.
Клинические проявления
Сердечная недостаточность может поражать левую, правую или обе стороны сердца. Хотя обычно сначала поражается левая сторона.Признаки и симптомы сердечной недостаточности определяются в зависимости от того, какой желудочек поражен — левосторонняя сердечная недостаточность вызывает другой набор проявлений, чем правосторонняя сердечная недостаточность.
Левосторонняя сердечная недостаточность
- Одышка при физической нагрузке
- Застой в легких, легочные хрипы
- Первоначально сухой и непродуктивный кашель
- Пенистая мокрота, иногда с кровяным оттенком
- Недостаточная перфузия тканей
- Слабый, нитевидный пульс
- Тахикардия
- Олигурия, ноктурия
- Усталость
Правосторонняя сердечная недостаточность
- Заложенность внутренних органов и периферических тканей
- Отеки нижних конечностей
- Увеличение печени (гепатомегалия)
- Асцит
- Анорексия, тошнота
- Слабость
- Увеличение веса (задержка жидкости)
Поскольку сердечная недостаточность вызывает застой сосудов, ее часто называют застойной сердечной недостаточностью, хотя большинство кардиологов больше не использует этот термин. Другие термины, используемые для обозначения сердечной недостаточности, включают хроническую сердечную недостаточность, сердечную декомпенсацию, сердечную недостаточность и желудочковую недостаточность.
Другие термины, используемые для обозначения сердечной недостаточности, включают хроническую сердечную недостаточность, сердечную декомпенсацию, сердечную недостаточность и желудочковую недостаточность.
Планы сестринского ухода
Цели плана сестринского ухода за пациентами с сердечной недостаточностью включают поддержку улучшения работы насоса сердца с помощью различных медсестринских вмешательств, профилактику и выявление осложнений, а также предоставление плана обучения по изменению образа жизни. Медсестринские вмешательства включают стимулирование активности и снижение утомляемости для облегчения симптомов перегрузки жидкостью.
Вот 18 планов сестринского ухода (NCP) и диагностики медсестер для пациентов с сердечной недостаточностью:
- Снижение сердечного выброса
- Активная нетерпимость
- Избыточный объем жидкости
- Риск ухудшения газообмена
- Риск нарушения целостности кожи
- Недостаточные знания
- Острая боль
- Неэффективная перфузия тканей
- Гипертермия
- Неэффективный характер дыхания
- Неэффективное очищение дыхательных путей
- Обмен испорченного газа
- Усталость
- Риск снижения сердечного выброса
- Страх
- Беспокойство
- Бессилие
- Другие планы сестринского ухода
4. Риск ухудшения газообмена
Риск ухудшения газообмена
Риск нарушения газообмена
Диагностика медсестер
- Риск ухудшения газообмена
Факторы риска
- Изменения альвеолярно-капиллярной мембраны, например, сбор жидкости / перемещение в интерстициальное пространство / альвеолы
Желаемые результаты
- Продемонстрировать адекватную вентиляцию и оксигенацию тканей с помощью анализа артериальной крови / оксиметрии в пределах нормы пациента и без симптомов респираторной недостаточности.
- Участвовать в программе лечения в рамках уровня способностей / ситуации.
Медперсонал
| Медперсонал | Обоснование |
|---|---|
| Оценка медсестер | |
Выслушивайте звуки дыхания, отмечая потрескивание, хрипы. | Обнаруживает наличие застойных явлений в легких и скопления секрета, что указывает на необходимость дальнейшего вмешательства. |
| Научите пациента эффективно кашлять и глубоко дышать. | Очищает дыхательные пути и облегчает доставку кислорода. |
| Терапевтические вмешательства | |
| Поощряйте частую смену должности. | Помогает предотвратить ателектаз и пневмонию. |
| Поддерживайте стул или постельный режим с поднятым изголовьем на 20–30 градусов, положение полу-Фаулера. Поддерживайте подлокотники подушками. | Снижает потребность в кислороде и способствует максимальному раздуванию легких. |
| Поместите пациента в положение Фаулера и дайте ему дополнительный кислород. | Для облегчения дыхания пациента и максимального расширения грудной клетки. |
График серийной артериальной крови, пульсоксиметрия. | Гипоксемия может быть тяжелой во время отека легких. Компенсаторные изменения обычно присутствуют при хронической сердечной недостаточности. Примечание. Исследования показывают, что у пациентов с ненормальным сердечным индексом измерения пульсового оксиметра могут превышать фактическое насыщение кислородом до 7%. |
| Дайте дополнительный кислород, как указано. | Повышает концентрацию кислорода в альвеолах, что может уменьшить гипоксемию тканей. |
| Принимайте лекарства, как указано: | |
| Уменьшает заложенность альвеол, улучшая газообмен. |
| Увеличивает доставку кислорода за счет расширения мелких дыхательных путей и оказывает мягкий мочегонный эффект, помогая уменьшить застой в легких. |
4. Риск ухудшения газообмена
Ссылки и источники
Рекомендуемые ссылки и источники для плана сестринского обслуживания при сердечной недостаточности:
- ,
- Блэк, Дж. М., и Хокс, Дж. Х. (2009). Медико-хирургическое сестринское дело: клиническое управление для положительных результатов (Том 1). А. М. Кин (Ред.). Saunders Elsevier. [ Ссылка ]
- Doenges, M. E., Moorhouse, M. F., & Murr, A.С. (2016). Карманный справочник медсестры: диагнозы, приоритетные вмешательства и обоснование . Ф.А. Дэвис. [ Ссылка ]
- Гуланик, М., и Майерс, Дж. Л. (2016). Планы сестринского ухода: диагнозы, вмешательства и результаты . Elsevier Health Sciences. [ Ссылка ]
- Яарсма, Т., Стрёмберг, А., Де Гест, С., Фридлунд, Б., Хейккила, Дж., Мартенссон, Дж.,… И Томпсон, Д. Р. (2006).
 Программы лечения сердечной недостаточности в Европе. Европейский журнал сердечно-сосудистого ухода , 5 (3), 197-205.[ Ссылка ]
Программы лечения сердечной недостаточности в Европе. Европейский журнал сердечно-сосудистого ухода , 5 (3), 197-205.[ Ссылка ] - Скотт Л. Д., Сеттер-Клайн К. и Бриттон А. С. (2004). Влияние медицинских вмешательств на улучшение психического здоровья и качества жизни людей с сердечной недостаточностью. Прикладные исследования медсестер , 17 (4), 248-256. [ Ссылка ]
См. Также
Вам также могут понравиться следующие сообщения и планы по уходу:
Планы кардиологической помощи
Планы сестринского ухода при различных заболеваниях сердечно-сосудистой системы:
Первоначально опубликовано 14 июля 2013 г.
Планы сестринского ухода при сердечной недостаточности: 18 сестринских диагнозов
Это руководство по сестринскому плану содержит 18 сестринских диагнозов NANDA и некоторые приоритетные аспекты клинической помощи пациентам с сердечной недостаточностью. Узнайте о медсестринских вмешательствах и оценках сердечной недостаточности, включая цели, определяющие характеристики и связанные факторы для каждого медсестринского диагноза.
Узнайте о медсестринских вмешательствах и оценках сердечной недостаточности, включая цели, определяющие характеристики и связанные факторы для каждого медсестринского диагноза.
Что такое сердечная недостаточность?
Сердечная недостаточность (HF) или застойная сердечная недостаточность (CHF) — это физиологическое состояние, при котором сердце не может перекачивать достаточно крови для удовлетворения метаболических потребностей организма после любого структурного или функционального нарушения наполнения желудочков или выброса крови.
Сердечная недостаточность возникает в результате изменений систолической или диастолической функции левого желудочка. Сердце выходит из строя, когда из-за внутреннего заболевания или структурного характера оно не может справиться с нормальным объемом крови или, в отсутствие болезни, не может терпеть внезапное увеличение объема крови. Сердечная недостаточность — это прогрессирующее и хроническое заболевание, которое лечится путем значительных изменений образа жизни и дополнительной медикаментозной терапии для улучшения качества жизни. Сердечная недостаточность вызывается различными сердечно-сосудистыми заболеваниями, такими как хроническая гипертония, ишемическая болезнь сердца и порок клапанов сердца.
Сердечная недостаточность вызывается различными сердечно-сосудистыми заболеваниями, такими как хроническая гипертония, ишемическая болезнь сердца и порок клапанов сердца.
Сердечная недостаточность сама по себе не является заболеванием; этот термин относится к клиническому синдрому, характеризующемуся проявлениями перегрузки объемом, недостаточной перфузией тканей и плохой переносимостью физических нагрузок. Какой бы ни была причина, отказ помпы приводит к гипоперфузии тканей, за которой следует легочный и системный венозный застой.
Клинические проявления
Сердечная недостаточность может поражать левую, правую или обе стороны сердца. Хотя обычно сначала поражается левая сторона.Признаки и симптомы сердечной недостаточности определяются в зависимости от того, какой желудочек поражен — левосторонняя сердечная недостаточность вызывает другой набор проявлений, чем правосторонняя сердечная недостаточность.
Левосторонняя сердечная недостаточность
- Одышка при физической нагрузке
- Застой в легких, легочные хрипы
- Первоначально сухой и непродуктивный кашель
- Пенистая мокрота, иногда с кровяным оттенком
- Недостаточная перфузия тканей
- Слабый, нитевидный пульс
- Тахикардия
- Олигурия, ноктурия
- Усталость
Правосторонняя сердечная недостаточность
- Заложенность внутренних органов и периферических тканей
- Отеки нижних конечностей
- Увеличение печени (гепатомегалия)
- Асцит
- Анорексия, тошнота
- Слабость
- Увеличение веса (задержка жидкости)
Поскольку сердечная недостаточность вызывает застой сосудов, ее часто называют застойной сердечной недостаточностью, хотя большинство кардиологов больше не использует этот термин.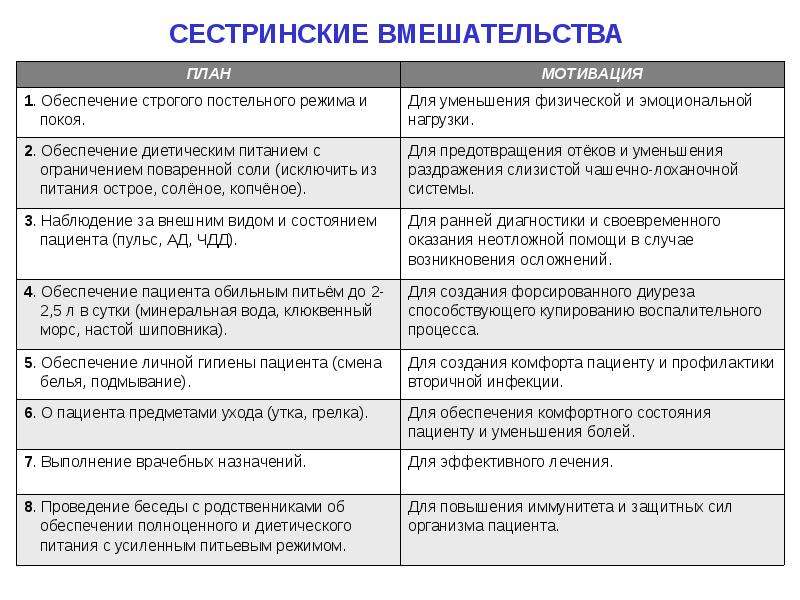 Другие термины, используемые для обозначения сердечной недостаточности, включают хроническую сердечную недостаточность, сердечную декомпенсацию, сердечную недостаточность и желудочковую недостаточность.
Другие термины, используемые для обозначения сердечной недостаточности, включают хроническую сердечную недостаточность, сердечную декомпенсацию, сердечную недостаточность и желудочковую недостаточность.
Планы сестринского ухода
Цели плана сестринского ухода за пациентами с сердечной недостаточностью включают поддержку улучшения работы насоса сердца с помощью различных медсестринских вмешательств, профилактику и выявление осложнений, а также предоставление плана обучения по изменению образа жизни. Медсестринские вмешательства включают стимулирование активности и снижение утомляемости для облегчения симптомов перегрузки жидкостью.
Вот 18 планов сестринского ухода (NCP) и диагностики медсестер для пациентов с сердечной недостаточностью:
- Снижение сердечного выброса
- Активная нетерпимость
- Избыточный объем жидкости
- Риск ухудшения газообмена
- Риск нарушения целостности кожи
- Недостаточные знания
- Острая боль
- Неэффективная перфузия тканей
- Гипертермия
- Неэффективный характер дыхания
- Неэффективное очищение дыхательных путей
- Обмен испорченного газа
- Усталость
- Риск снижения сердечного выброса
- Страх
- Беспокойство
- Бессилие
- Другие планы сестринского ухода
14. Риск снижения перфузии сердечной ткани
Риск снижения перфузии сердечной ткани
Риск снижения перфузии сердечной ткани
Нарушение перфузии тканей связано с расширением, сужением и окклюзией кровеносных сосудов сердца.
Диагностика медсестер
- Неэффективная перфузия тканей
Факторы риска могут включать
- Атеросклероз
- Застой в легких
- Наличие отека
Желаемые результаты
- Поддержание адекватной перфузии тканей, о чем свидетельствуют артериальное давление, частота и ритм пульса, частота дыхания и наполнение капилляров в пределах нормы.
- Продемонстрировать улучшение психического состояния.
Медперсонал
| Медперсонал | Обоснование |
|---|---|
| Оценка медсестер | |
Оцените изменения психического статуса, такие как беспокойство, потеря памяти, спутанность сознания, депрессия, беспокойство, летаргия, ступор и кому. | Это может сигнализировать о снижении церебральной перфузии и пониженном уровне кислорода. |
| Контролируйте артериальное давление каждые 15 минут или чаще, если оно нестабильно. Следите за любым снижением более чем на 20 мм рт. Ст. По сравнению с исходным уровнем пациента или связанными с ним изменениями, такими как головокружение и изменения психического статуса. | Основным побочным эффектом медикаментозного лечения сердечной недостаточности является гипотония, которая также может быть результатом заболевания. |
| Монитор пульса. Следите за любыми изменениями, такими как тахикардия, аритмия. | Указывает на декомпенсацию и снижение функции сердца. |
| Оцените конечности по цвету, температуре, наполнению капилляров, наличию импульса и амплитуде. | Признаки сужения периферических сосудов из-за компенсации симпатической нервной системы включают бледность, прохладу, задержку наполнения капилляров (более 2 секунд) и снижение амплитуды пульса. Из-за перегрузки жидкостью могут наблюдаться отеки конечностей Из-за перегрузки жидкостью могут наблюдаться отеки конечностей |
| Терапевтические вмешательства | |
| Назначьте инотропные вазодилататоры в соответствии с заказом.Остерегайтесь побочных эффектов, в том числе гипотонии, аритмии. | |
| Эти инотропные препараты увеличивают силу сокращений и сохраняются на случай использования при острой декомпенсированной сердечной недостаточности (ОДН), связанной с низким сердечным выбросом и кардиогенным шоком, до тех пор, пока состояние пациента не стабилизируется. Их можно использовать в течение длительного периода времени на поздних стадиях сердечной недостаточности как мост к трансплантации или для облегчения симптомов.Использование может быть связано с повышенной смертностью и желудочковыми аритмиями. Для закрытого наблюдения во время приема этих инотропных препаратов может потребоваться перевод в отделение коронарной терапии. |
| Эти вазодилататоры назначаются при острой декомпенсированной сердечной недостаточности (ОДН) для уменьшения нагрузки на сердце за счет снижения давления наполнения желудочков и системного сосудистого сопротивления. Эти препараты не рекомендуются пациентам с системным артериальным давлением ниже 90 мм рт. Ст., Сердечной недостаточностью с низким выбросом и кардиогенным шоком. |
14. Риск снижения перфузии сердечной ткани
Ссылки и источники
Рекомендуемые ссылки и источники для плана сестринского обслуживания при сердечной недостаточности:
- ,
- Блэк, Дж. М., и Хокс, Дж. Х. (2009). Медико-хирургическое сестринское дело: клиническое управление для положительных результатов (Том 1). А. М. Кин (Ред.). Saunders Elsevier. [ Ссылка ]
- Doenges, M.
 E., Moorhouse, M.Ф. и Мурр А. С. (2016). Карманный справочник медсестры: диагнозы, приоритетные вмешательства и обоснование . Ф.А. Дэвис. [ Ссылка ]
E., Moorhouse, M.Ф. и Мурр А. С. (2016). Карманный справочник медсестры: диагнозы, приоритетные вмешательства и обоснование . Ф.А. Дэвис. [ Ссылка ] - Гуланик, М., и Майерс, Дж. Л. (2016). Планы сестринского ухода: диагнозы, вмешательства и результаты . Elsevier Health Sciences. [ Ссылка ]
- Яарсма, Т., Стрёмберг, А., Де Гест, С., Фридлунд, Б., Хейккила, Дж., Мартенссон, Дж.,… И Томпсон, Д. Р. (2006). Программы лечения сердечной недостаточности в Европе. Европейский журнал сердечно-сосудистого ухода , 5 (3), 197-205. [ Ссылка ]
- Скотт Л. Д., Сеттер-Клайн К. и Бриттон А. С. (2004). Влияние медицинских вмешательств на улучшение психического здоровья и качества жизни людей с сердечной недостаточностью. Прикладные исследования медсестер , 17 (4), 248-256. [ Ссылка ]
См. Также
Вам также могут понравиться следующие сообщения и планы по уходу:
Планы кардиологической помощи
Планы сестринского ухода при различных заболеваниях сердечно-сосудистой системы:
Первоначально опубликовано 14 июля 2013 г.
Медсестринский уход при сердечной недостаточности: Учебное пособие
Г-жа Сантос, школьная учительница на пенсии, в последние несколько недель страдает одышкой и кашлем. Ночью ей трудно заснуть из-за одышки. Когда она пришла к врачу, ей поставили диагноз: сердечная недостаточность 2 стадии.
Описание
Сердечная недостаточность, также известная как застойная сердечная недостаточность, считается клиническим синдромом, характеризующимся признаками и симптомами перегрузки жидкостью или недостаточной перфузии тканей.
- Сердечная недостаточность — это неспособность сердца перекачивать кровь, достаточную для удовлетворения потребностей тканей в кислороде и питательных веществах.
- Термин сердечная недостаточность указывает на заболевание миокарда , при котором существует проблема с сокращением сердца (систолическая дисфункция) или наполнением сердца (диастолическая дисфункция) , которое может вызывать или не вызывать легочную или системную застойные явления.

- Сердечная недостаточность — это чаще всего прогрессирующее пожизненное состояние, которое лечится с помощью изменения образа жизни и приема лекарств для предотвращения эпизодов острой декомпенсированной сердечной недостаточности.
Классификация
Сердечная недостаточность подразделяется на два типа: левосторонняя сердечная недостаточность и правосторонняя сердечная недостаточность.
Левосторонняя сердечная недостаточность
- Левосторонняя сердечная недостаточность или левожелудочковая недостаточность имеют разные проявления с правосторонней сердечной недостаточностью.
- Застой в легких возникает, когда левый желудочек не может эффективно перекачивать кровь из желудочка в аорту и большой круг кровообращения.
- Объем и давление легочной венозной крови увеличиваются, вытесняя жидкость из легочных капилляров в легочные ткани и альвеолы, вызывая интерстициальный отек легких и нарушение газообмена.

Правосторонняя сердечная недостаточность
- Когда правый желудочек выходит из строя, преобладает застой в периферических тканях и внутренних органах.
- Правая сторона сердца не может выбрасывать кровь и не может вместить всю кровь, которая обычно возвращается к нему из венозного кровообращения.
- Повышенное венозное давление приводит к JVD и повышенному капиллярному гидростатическому давлению по всей венозной системе.
В Американском кардиологическом колледже и Американской кардиологической ассоциации есть классификации сердечной недостаточности.
- Стадия A. Пациенты с высоким риском развития дисфункции левого желудочка, но без структурных заболеваний сердца или симптомов сердечной недостаточности.
- Этап Б. Пациенты с дисфункцией левого желудочка или структурным заболеванием сердца, у которых не развились симптомы сердечной недостаточности.

- Стадия C. Пациенты с дисфункцией левого желудочка или структурным заболеванием сердца с текущими или предшествующими симптомами сердечной недостаточности.
- Стадия D. Пациенты с рефрактерной терминальной сердечной недостаточностью, требующие специализированного вмешательства.
Патофизиология
Сердечная недостаточность возникает в результате множества сердечно-сосудистых заболеваний, включая хроническую гипертензию, ишемическую болезнь сердца и порок клапанов сердца.
- По мере развития СН в организме активируются нейрогормональные компенсаторные механизмы.
- Систолический HF приводит к уменьшению объема крови, выбрасываемой из желудочка.
- Затем стимулируется симпатическая нервная система с выделением адреналина, и норэпинефрина.
- Снижение перфузии почек вызывает высвобождение ренина , а затем способствует образованию ангиотензина I .

- Ангиотензин I превращается в ангиотензин II под действием АПФ, который сужает кровеносные сосуды и стимулирует высвобождение альдостерона, что вызывает задержку натрия и жидкости.
- Имеется снижение сократимости мышечных волокон сердца по мере увеличения рабочей нагрузки.
- Компенсация . Сердце компенсирует повышенную нагрузку за счет увеличения толщины сердечной мышцы.
Принципиальная схема
Ниже приведена схематическая диаграмма, которая поможет вам визуализировать патофизиологию сердечной недостаточности:
[scribd id = 134403937 key = key-2d697c63oihfvjjl2t32 mode = scroll]
Статистика
Так же, как и при ишемической болезни сердца, частота сердечной недостаточности увеличивается с возрастом.
- Более 5 миллионов человек в США страдают сердечной недостаточностью.
- По данным Американской кардиологической ассоциации, ежегодно диагностируется 550 000 случаев сердечной недостаточности.

- HF чаще всего встречается у людей старше 75 лет .
- HF теперь считается эпидемией в США.
- HF — наиболее частая причина госпитализации людей старше 65 лет.
- Это также вторая по частоте причина посещения врача.
- Расчетное экономическое бремя, вызываемое HF, составляет более 33 миллиарда долларов в год в виде прямых и косвенных затрат и, как ожидается, будет расти.
Заболеваемость
Сердечная недостаточность может поражать как женщин, так и мужчин, хотя смертность среди женщин выше.
- Существуют также расовые различия; во всех возрастах уровень смертности среди афроамериканцев выше, чем среди белых неиспаноязычных стран.
- Сердечная недостаточность — это в первую очередь заболевание пожилых людей, которым страдают от 6% до 10% людей старше 65 лет.
- Это также основная причина госпитализации пожилых людей.

Причины
Системные заболевания обычно являются одной из наиболее частых причин сердечной недостаточности.
- Ишемическая болезнь сердца . Атеросклероз коронарных артерий является основной причиной сердечной недостаточности, а ишемическая болезнь сердца обнаруживается более чем у 60% пациентов с сердечной недостаточностью.
- Ишемия . Ишемия лишает сердечные клетки кислорода и приводит к ацидозу из-за накопления молочной кислоты.
- Кардиомиопатия . Приливы вследствие кардиомиопатии обычно хронические и прогрессирующие.
- Системная или легочная гипертензия. Увеличение постнагрузки является следствием гипертонии, которая увеличивает нагрузку на сердце и приводит к гипертрофии мышечных волокон миокарда.
- Пороки сердца . Кровь становится все труднее двигаться вперед, что увеличивает давление в сердце и увеличивает нагрузку на сердце.

Клинические проявления
Клинические проявления, вызванные различными типами HF, схожи и, следовательно, не помогают дифференцировать типы HF.Признаки и симптомы могут быть связаны с поражением желудочка.
из Мнемоники сердечно-сосудистой системы
Левосторонняя ВЧ
Правая ВЧ
- Увеличение печени в результате венозного нагрубания печени.
- Накопление жидкости в брюшной полости может увеличить давление на желудок и кишечник и вызвать желудочно-кишечные расстройства.
- Потеря аппетита в результате набухания вен и венозного застоя в органах брюшной полости.
Профилактика
Профилактика сердечной недостаточности в основном заключается в ведении образа жизни.
- Здоровое питание. Отказ от жирной и соленой пищи значительно улучшает здоровье сердечно-сосудистой системы человека.

- Занятия сердечно-сосудистой системой трижды в неделю могут поддерживать сердечно-сосудистую систему в нормальном состоянии.
- Отказ от курения . Никотин вызывает сужение сосудов , что увеличивает давление в сосудах.
Осложнения
Многие потенциальные проблемы, связанные с терапией при сердечной недостаточности, связаны с применением диуретиков.
- Гипокалиемия . Чрезмерный и повторяющийся диерезис может привести к гипокалиемии.
- Гиперкалиемия . Гиперкалиемия может возникать при применении ингибиторов АПФ, БРА или спиронолактона.
- Длительная диуретическая терапия может привести к гипонатриемии и привести к дезориентации, усталости, опасениям, слабости и мышечным судорогам.
- Обезвоживание и гипотония . Истощение объема из-за чрезмерной потери жидкости может привести к обезвоживанию и гипотонии.

Результаты оценки и диагностики
HF может оставаться незамеченным до тех пор, пока у пациента не появятся признаки и симптомы легочного и периферического отека.
- ЭКГ: Могут присутствовать гипертрофия желудочков или предсердий, отклонение оси, ишемия и паттерны повреждений. Могут присутствовать аритмии, например тахикардия, фибрилляция предсердий, задержка проводимости, особенно блокада левой ножки пучка Гиса, частые преждевременные сокращения желудочков (ЖЭ).Могут присутствовать стойкие аномалии сегмента ST-T и снижение амплитуды QRS.
- Рентген грудной клетки: Может показать увеличенную тень сердца, отражающую расширение / гипертрофию камеры, или изменения кровеносных сосудов, отражающие повышение легочного давления. Аномальный контур, например выпуклость левой границы сердца, может указывать на аневризму желудочка.
- Сонограммы (эхокардиография, допплерография и чреспищеводная эхокардиография): Может выявить увеличенные размеры камеры, изменения клапанной функции / структуры, степени дилатации и дисфункции желудочков.

- Сканирование сердца (многоканальное сканирование [MUGA]): Измеряет объем сердца как во время систолы, так и во время диастолы, измеряет фракцию выброса и оценивает движение стенки.
- Физическая нагрузка или фармакологический стресс, перфузия миокарда (например, сканирование персантина или таллия): Определяет наличие ишемии миокарда и аномалий движения стенок.
- Позитронно-эмиссионная томография (ПЭТ): Чувствительный тест для оценки ишемии миокарда / обнаружения жизнеспособного миокарда.
- Катетеризация сердца: Аномальное давление является показательным и помогает дифференцировать правостороннюю и левостороннюю сердечную недостаточность, а также стеноз клапана или недостаточность. Также оценивает проходимость коронарных артерий. Контраст, введенный в желудочки, выявляет ненормальный размер и фракцию выброса / измененную сократительную способность. У некоторых пациентов может быть полезна трансвенная эндомиокардиальная биопсия для определения основного заболевания, такого как миокардит или амилоидоз.

- Ферменты печени: Повышены при застое / недостаточность печени.
- Уровни дигоксина и других сердечных препаратов: Определите терапевтический диапазон и сопоставьте его с реакцией пациента.
- Время кровотечения и свертывания крови: Определите терапевтический диапазон; выявить тех, кто подвержен риску чрезмерного образования сгустков.
- Электролиты: Может изменяться из-за сдвига жидкости / снижения функции почек, терапии диуретиками.
- Пульсоксиметрия: Насыщение кислородом может быть низким, особенно когда острая сердечная недостаточность связана с хронической обструктивной болезнью легких (ХОБЛ) или хронической сердечной недостаточностью.
- Газы артериальной крови (ГАК): Левожелудочковая недостаточность характеризуется легким респираторным алкалозом (ранний) или гипоксемией с повышенным Pco 2 (поздно).
- АМК / креатинин: Повышенное АМК указывает на снижение почечной перфузии.
 Повышение уровня азота мочевины и креатинина свидетельствует о почечной недостаточности.
Повышение уровня азота мочевины и креатинина свидетельствует о почечной недостаточности. - Сывороточный альбумин / трансферрин: Может снижаться в результате снижения потребления белка или снижения синтеза белка в перегруженной печени.
- Полный анализ крови (CBC): Может выявить анемию, полицитемию или изменения разведения, указывающие на задержку воды. Уровни лейкоцитов (лейкоцитов) могут быть повышены, что свидетельствует о недавнем / остром инфаркте миокарда, перикардите или других воспалительных или инфекционных состояниях.
- СОЭ: Может быть повышенным, что указывает на острую воспалительную реакцию.
- Исследования щитовидной железы: Повышенная активность щитовидной железы свидетельствует о гиперактивности щитовидной железы как ускорителе HF.
Медицинский менеджмент
Общими целями лечения СН являются облегчение симптомов пациента, улучшение функционального статуса и качества жизни, а также увеличение выживаемости.
из Мнемоники по уходу за сердечно-сосудистой системой.
Фармакологическая терапия
- Ингибиторы АПФ . Ингибиторы АПФ замедляют прогрессирование СН, улучшают переносимость физической нагрузки, уменьшают количество госпитализаций по поводу СН и способствуют расширению сосудов и диурезу за счет уменьшения постнагрузки и преднагрузки.
- Блокаторы рецепторов ангиотензина II . БРА блокируют преобразование ангиотензина I в рецепторе ангиотензина II и вызывают снижение артериального давления, снижение системного сосудистого сопротивления и улучшение сердечного выброса.
- Бета-блокаторы . Бета-блокаторы уменьшают побочные эффекты от постоянного раздражения симпатической нервной системы.
- Диуретики . Диуретики назначают для удаления лишней внеклеточной жидкости за счет увеличения количества мочи, выделяемой у пациентов с признаками и симптомами перегрузки жидкостью.

- Блокаторы кальциевых каналов . БКК вызывают вазодилатацию , снижая системное сосудистое сопротивление, но противопоказаны пациентам с систолической СН.
Диетотерапия
- Ограничение содержания натрия . Диета с низким содержанием натрия от 2 до 3 г / день снижает задержку жидкости и симптомы периферической и легочной гиперемии, а также уменьшает объем циркулирующей крови, что снижает работу миокарда.
- Согласие пациента . Соблюдение режима лечения очень важно, поскольку несоблюдение диеты может привести к тяжелым обострениям СН, требующим госпитализации.
Дополнительная терапия
- Дополнительный кислород . Потребность в дополнительном кислороде зависит от степени легочной недостаточности и, как следствие, гипоксии.
- Сердечная ресинхронизирующая терапия.
 CRT предполагает использование бивентрикулярного кардиостимулятора для лечения дефектов электропроводности.
CRT предполагает использование бивентрикулярного кардиостимулятора для лечения дефектов электропроводности. - Ультрафильтрация . Ультрафильтрация — это альтернативное вмешательство для пациентов с тяжелой перегрузкой жидкостью.
- Пересадка сердца .Для некоторых пациентов с сердечной недостаточностью в терминальной стадии трансплантация сердца является единственным вариантом долгосрочного выживания.
Управление сестринского дела
Несмотря на успехи в лечении сердечной недостаточности, заболеваемость и смертность остаются высокими. Медсестры оказывают большое влияние на результаты лечения пациентов с сердечной недостаточностью.
Оценка медсестер
Медсестринская оценка пациента с сердечной недостаточностью направлена на наблюдение за эффективностью терапии и за способностью пациента понимать и применять стратегии самоконтроля.
История болезни
- Оцените признаки и симптомы, такие как одышка, одышка, усталость и отек.

- Обсудить нарушения сна, особенно сон, внезапно прерывающийся из-за одышки.
- Изучить понимание пациентом СН, стратегий самоконтроля, а также способности и готовности придерживаться этих стратегий.
Медицинский осмотр
- Выслушайте легкие на наличие хрипов и хрипов.
- Аускультация сердца на наличие сердечного тона S3.
- Оцените JVD на наличие вздутия.
- Оцените сенсориум и уровень сознания.
- Оценить зависимые части тела пациента на перфузию и отек.
- Оценить печень на предмет гепато-яремного рефлюкса.
- Тщательно измерьте диурез, чтобы установить исходный уровень для оценки эффективности диуретической терапии.
- Ежедневно взвешивайте пациента в больнице или дома.
Диагностика
Основываясь на данных оценки, основные медицинские диагнозы для пациента с сердечной недостаточностью включают следующее:
- Непереносимость активности , связанная с уменьшением CO.

- Избыточный объем жидкости , связанный с синдромом СН.
- Тревога , связанная с одышкой из-за недостаточной оксигенации.
- Бессилие , связанное с хроническими заболеваниями и госпитализациями.
- Неэффективное управление терапевтическим режимом связано с недостатком знаний.
Планирование и цели
Основная статья: Планы сестринского ухода при сердечной недостаточности 16+
План медицинского обслуживания, необходимый для HF, включает:
- Поощрение физической активности.
- Снижение утомляемости.
- Устранение симптомов перегрузки жидкостью.
- Уменьшение беспокойства.
- Повышение способности пациента справляться с тревогой.
- Поощрение пациента к вербализации его или ее способности принимать решения и влиять на результат.
- Обучение пациента программе самообслуживания.

Медперсонал
Медсестринское вмешательство для пациента с сердечной недостаточностью направлено на ведение деятельности пациента и прием жидкости.
- Содействие развитию толерантности . Следует поощрять в общей сложности 30 минут физической активности каждый день, а медсестра и врач должны совместно разработать график, который способствует стимуляции и расстановке приоритетов в деятельности.
- Регулирующий объем жидкости . Следует внимательно следить за жидкостным статусом пациента, выслушивать легкие, контролировать ежедневную массу тела и помогать пациенту придерживаться диеты с низким содержанием натрия.
- Сдерживание беспокойства . Когда пациент проявляет беспокойство, медсестра должна способствовать физическому комфорту и оказывать психологическую поддержку, а также начать обучать способам контролировать беспокойство и избегать ситуаций, провоцирующих беспокойство.

- Минимизация бессилия .Поощряйте пациента озвучивать свои опасения и дайте ему возможность принять решение.
Приоритеты медсестер
- Улучшение сократимости миокарда / системной перфузии.
- Уменьшите перегрузку по объему жидкости.
- Предотвратить осложнения.
- Предоставьте информацию о заболевании / прогнозе, потребностях в терапии и профилактике рецидивов.
Оценка
Для ожидаемых результатов для пациентов оцениваются:
- Демонстрация толерантности к повышенной активности.
- Поддержание жидкостного баланса.
- Меньше беспокойства.
- Обоснованно решает вопросы ухода и лечения.
- Соблюдение режима ухода за собой.
Рекомендации по выписке и уходу на дому
Медсестра должна проводить обучение и вовлекать пациента в терапевтический режим.
- Обучение пациентов .
 Обучите пациента и его семьи приемам лекарств, диетам с низким содержанием натрия, рекомендациям по активности и физическим упражнениям, отказу от курения и научитесь распознавать признаки и симптомы ухудшения сердечной недостаточности.
Обучите пациента и его семьи приемам лекарств, диетам с низким содержанием натрия, рекомендациям по активности и физическим упражнениям, отказу от курения и научитесь распознавать признаки и симптомы ухудшения сердечной недостаточности. - Поощряйте пациента и его семьи задавать вопросы, чтобы можно было прояснить информацию и улучшить понимание.
Цели разгрузки
- Сердечный выброс в соответствии с индивидуальными потребностями.
- Осложнения предотвращены / разрешены.
- Достигнут оптимальный уровень активности / функционирования.
- Процесс заболевания / прогноз и схема лечения понятны.
- Разработан план для удовлетворения потребностей после выписки.
Рекомендации по документации
Необходимо надлежащим образом задокументировать следующие данные:
- Выводы оценки
- Гидравлический баланс I&O
- Степень удержания жидкости
- Результаты лабораторных исследований и диагностических исследований.

- Ответ на вмешательства, учения и выполненные действия.
- Достижение или продвижение к желаемым результатам.
Практический тест: сердечная недостаточность
Давайте проверим, что вы узнали из этого учебного пособия, с помощью теста на сердечную недостаточность из 5 пунктов.
Режим экзамена
В режиме экзамена: Отображаются все вопросы, но результаты, ответы и обоснования (если таковые имеются) будут даны только после того, как вы пройдете тест.
Режим практики
Практический режим: Это интерактивная версия текстового режима. Все вопросы приведены на одной странице, и правильные ответы, обоснования или объяснения (если таковые имеются) отображаются сразу после того, как вы выбрали ответ. Нет ограничений по времени для этого экзамена.
Текстовый режим
Текстовый режим: Все вопросы и ответы даются на одной странице для чтения и ответа в удобном для вас темпе. Обязательно возьмите ручку и бумагу, чтобы записать свои ответы.
Обязательно возьмите ручку и бумагу, чтобы записать свои ответы.
1. Самая частая причина госпитализации людей старше 75 лет:
A. Стенокардия
B. Сердечная недостаточность
C. Гипертония
D. Отек легких
2. Основная причина сердечной недостаточности:
A. Артериальная гипертензия
B. Коронарный атеросклероз
C. Дисфункция миокарда
D. Клапанная дисфункция
3. Доминирующая функция при сердечной недостаточности:
А.Асцит
B. Гепатомегалия
C. Недостаточная перфузия тканей
D. Ноктурия
4. При оценке медсестра знает, что пациент, у которого нет симптомов сердечной недостаточности в состоянии покоя, но проявляется симптоматика повышенной физической активности, будет иметь классификацию сердечной недостаточности:
A. Этап I
B. Этап II
C. Этап III
D. Этап IV
5. Диагноз сердечной недостаточности обычно подтверждается:
A. Рентген грудной клетки
Рентген грудной клетки
B.Эхокардиограмма
C. Электрокардиограмма
D. Вентрикулограмма
Ответы и обоснование
1. Ответ: Б. Сердечная недостаточность
- B: Сердечная недостаточность — самая частая причина госпитализации людей старше 75 лет.
- A: Стенокардия также встречается у людей старше 75 лет, но не является самой частой причиной госпитализации.
- C: Гипертония также встречается у людей старше 75 лет, но это не самая частая причина госпитализации.
- D: Отек легких также встречается у людей старше 75 лет, но не является самой частой причиной госпитализации.
2. Ответ: Б. Коронарный атеросклероз
- B: Коронарный атеросклероз — основная причина сердечной недостаточности.
- A: Артериальная гипертензия не является основной причиной сердечной недостаточности.

- C: Дисфункция миокарда не является причиной сердечной недостаточности.
- D: Клапанная дисфункция не является основной причиной сердечной недостаточности.
3. Ответ C. Неадекватная тканевая перфузия
- C: Неадекватная перфузия тканей является доминирующей функцией, так как из-за этого происходит низкая оксигенация.
- A: Асцит может возникать при сердечной недостаточности, но не считается доминирующей функцией.
- B: Гепатомегалия присутствует при сердечной недостаточности, но не является доминирующей функцией.
- D: Никтурия отсутствует при сердечной недостаточности.
4. Ответ: A. I этап
- A: Стадия I относится к пациенту, который не сообщает о симптомах сердечной недостаточности в состоянии покоя, но проявляет симптомы при повышенной физической активности.

- B: Стадия II относится к пациенту, который сообщает о наличии симптомов повышенной физической активности.
- C: Стадия III относится к пациенту, который сообщает о наличии симптомов при минимальной физической активности.
- D: Стадия IV относится к пациенту, который сообщает о наличии симптомов даже в состоянии покоя.
5. Ответ: B: Эхокардиограмма
- B: Эхокардиограмма обычно выполняется для подтверждения диагноза СН и выявления основной причины.
- A: Рентгенография грудной клетки также является основой для диагностики сердечной недостаточности, но не является подтверждающим диагностическим тестом.
- C: ЭКГ получена для помощи в диагностике.
- D: Вентрикулограмма не является частью диагностических тестов на сердечную недостаточность.

См. Также
Сообщения о сердечной недостаточности:
План и лечение хронической сердечной недостаточности (CHF)
При каком из следующих заболеваний вздутие яремной вены наиболее выражено?
A | Аневризма брюшной аорты | |||
B | Сердечная недостаточность | 2 | Пневмоторакс |
|---|
Вопрос 1 Пояснение:
Повышенное венозное давление, проявляющееся в виде вздутия яремной вены, указывает на неспособность сердца перекачивать кровь.
Варианты A и D : JVD не является симптомом аневризмы брюшной аорты или пневмоторакса.
Вариант C : ИМ, если он достаточно тяжелый, может прогрессировать до сердечной недостаточности, однако сам по себе ИМ не вызывает JVD.
При каком типе кардиомиопатии возникает поражение перегородки?
A | Конгестивный |
B | Расширенный |
62 |
Вопрос 2 Пояснение:
При гипертрофической кардиомиопатии гипертрофия межжелудочковой перегородки, а не камер желудочков, очевидна.Эта аномалия не наблюдается при других типах кардиомиопатии.
Г-н Даффи госпитализирован в отделение неотложной помощи с диагнозом R / O MI. Он обратился в отделение неотложной помощи с типичным описанием боли, связанной с инфарктом миокарда, и теперь он холодный и липкий, бледный и одышка. У него внутривенное введение D5W, он жалуется на боль в груди. Кислородная терапия не начата, его нет на мониторе. Он напуган.
В течение первых трех дней пребывания мистера Даффи в отделении неотложной помощи проводится ряд диагностических анализов крови. Какие из следующих паттернов повышения сердечных ферментов наиболее распространены после ИМ?
Какие из следующих паттернов повышения сердечных ферментов наиболее распространены после ИМ?
A | SGOT, CK и LDH сразу повышаются. |
B | SGOT повышается через 4-6 часов после инфаркта с медленным повышением CK и LDH через 24 часа. |
C | Сначала пики CK (12-24 часа), затем SGOT (пики через 24-36 часов), а затем LDH (пики 3-4 дня). |
D | КК сначала достигает пика и остается повышенным в течение 1-2 недель. |
Вопрос 3 Пояснение:
Хотя время начального подъема, пикового подъема и продолжительности подъема зависит от источников, в текущей литературе предпочтение отдается букве c.
Что из следующего является ожидаемым исходом для клиента на второй день госпитализации после инфаркта миокарда?
A | Сильная боль в груди |
B | Может определить факторы риска для ИМ |
программа кардиологической реабилитации при ходьбе | |
D | Может самостоятельно заниматься самообслуживанием без боли |
Вопрос 4 Объяснение:
Ожидается, что ко второму дню госпитализации после инфаркта миокарда клиенты смогут выполнять личный уход без боли в груди. Госпитализация на второй день может быть слишком ранней, чтобы клиенты могли определить факторы риска ИМ или начать программу ходьбы; однако клиент может сидеть в кресле в рамках программы сердечной реабилитации. Не должно быть сильной боли в груди.
Госпитализация на второй день может быть слишком ранней, чтобы клиенты могли определить факторы риска ИМ или начать программу ходьбы; однако клиент может сидеть в кресле в рамках программы сердечной реабилитации. Не должно быть сильной боли в груди.
Пациент 42 лет, поступивший с острым инфарктом миокарда, просит показать свою карту. Что должна сделать медсестра в первую очередь?
A | Разрешить клиенту просматривать свою диаграмму | |
B | Свяжитесь с руководителем и врачом для получения разрешения | |
D | Сообщите клиенту, что ему не разрешено просматривать свою карту. |
Медсестра Патрисия находит женщину-клиентку, перенесшую инфаркт миокарда (ИМ), которая упала на боковые перила кровати и не реагирует на дрожь или крик. Что медсестра сделает следующим действием?
Что медсестра сделает следующим действием?
A | Позвоните за помощью и отметьте время. |
B | Очистите дыхательные пути |
C | Сделайте два резких удара в прекордиум и проверьте пульс. |
D | Нанести два быстрых удара. |
Вопрос 6 Пояснение:
Установив, стимулируя клиента, что клиент находится в бессознательном состоянии, а не спит, медсестра должна немедленно вызвать помощь. Это можно сделать, позвонив оператору с телефона клиента и сообщив оператору код больницы для остановки сердца и номер комнаты клиента, или, если телефон недоступен, нажав кнопку экстренного вызова.Регистрация времени является важной исходной информацией для процедуры остановки сердца.
У клиента частые вспышки желудочковой тахикардии на кардиомониторе. Медсестра больше всего беспокоит эту аритмию, потому что:
A | Это неудобно для клиента, вызывая ощущение надвигающейся гибели. |
B | Он вызывает высокий сердечный выброс, который быстро приводит к церебральной и миокардиальной ишемии. |
C | Преобразовать в нормальный синусовый ритм практически невозможно. |
D | Может в любой момент перерасти в фибрилляцию желудочков. |
Вопрос 7 Пояснение:
Желудочковая тахикардия — это опасная для жизни аритмия, которая возникает в результате раздраженного эктопического очага, который берет на себя роль водителя ритма сердца.
Вариант A : Клиент часто испытывает чувство надвигающейся смерти.Желудочковая тахикардия лечится антиаритмическими препаратами или сульфатом магния, кардиоверсией (клиент бодрствует) или дефибрилляцией (потерей сознания).
Вариант B : Низкий сердечный выброс, как результат, может быстро привести к ишемии головного мозга и миокарда.
Вариант D : Желудочковая тахикардия может перерасти в фибрилляцию желудочков в любое время.
Клиент с историей инфаркта миокарда передней стенки переводится из коронарного отделения (CCU) в кардиологическое отделение (CSU).Давая отчет медсестре CSU, медсестра CCU говорит: «Давление заклинивания в легочной артерии было в пределах нормы». Медсестра CSU должна быть особенно внимательной в отношении:
A | гипертонии | ||||
B | высокий диурез | мембраны | |||
D | легочные трещины |
Вопрос 8 Пояснение:
Высокое давление заклинивания легочной артерии является диагностическим для левосторонней сердечной недостаточности.При левосторонней сердечной недостаточности может развиться отек легких, вызывающий легочные хрипы. Левосторонняя сердечная недостаточность может привести к гипотонии и снижению диуреза. Сухие слизистые оболочки напрямую не связаны с повышенным давлением клина в легочной артерии.
Сухие слизистые оболочки напрямую не связаны с повышенным давлением клина в легочной артерии.
Пациентка 23 лет на 27 неделе беременности госпитализирована на полный постельный режим на 6 дней. Она испытывает внезапную одышку, сопровождающуюся болью в груди. Какое из следующих состояний является наиболее вероятной причиной ее симптомов?
A | Инфаркт миокарда вследствие атеросклероза в анамнезе. |
B | Легочная эмболия, вызванная тромбозом глубоких вен (ТГВ). |
C | Приступ тревоги из-за беспокойства о здоровье ребенка. |
D | Застойная сердечная недостаточность из-за перегрузки жидкостью. |
Вопрос 9 Пояснение:
У госпитализированного пациента, находящегося на длительном постельном режиме, наиболее вероятной причиной внезапной одышки и боли в груди является тромбоэмболия легочной артерии. Беременность и длительное бездействие увеличивают риск образования тромбов в глубоких венах ног. Затем эти сгустки могут оторваться и отправиться в легкие. Инфаркт миокарда и атеросклероз у 27-летней женщины маловероятны, как и застойная сердечная недостаточность из-за перегрузки жидкостью. Нет никаких оснований подозревать у этого пациента тревожное расстройство. Хотя беспокойство является возможной причиной ее симптомов, серьезность тромбоэмболии легочной артерии требует, чтобы ее рассматривали в первую очередь.
Беременность и длительное бездействие увеличивают риск образования тромбов в глубоких венах ног. Затем эти сгустки могут оторваться и отправиться в легкие. Инфаркт миокарда и атеросклероз у 27-летней женщины маловероятны, как и застойная сердечная недостаточность из-за перегрузки жидкостью. Нет никаких оснований подозревать у этого пациента тревожное расстройство. Хотя беспокойство является возможной причиной ее симптомов, серьезность тромбоэмболии легочной артерии требует, чтобы ее рассматривали в первую очередь.
Какой сестринский уход за пациентом будет наиболее подходящим для того, чтобы ответственная медсестра назначила LPN под наблюдением руководителя группы RN?
A | Пациент 51 года с двусторонней адреналэктомией только что вернулся из отделения постанестезиологической помощи |
B | Пациент 83 лет Ан. с сахарным диабетом 2 типа и хронической обструктивной болезнью легких |
C | Больной 38 лет с инфарктом миокарда, который готовится к выписке |
D | A 72-72-год -старый пациент, поступивший из стационара с изменением психического статуса |
Вопрос 10 Пояснение:
У 83-летнего пациента на данный момент нет осложняющих факторов. Оказание помощи стабильным и неосложненным пациентам входит в образовательную подготовку и сферу деятельности LPN, при этом уход всегда предоставляется под наблюдением и руководством RN. RN должен оценить нового послеоперационного пациента и новую госпитализацию. Пациенту, который готовится к выписке после инфаркта миокарда, может потребоваться сложное обучение. Направление: Делегирование / наблюдение, поручение
Оказание помощи стабильным и неосложненным пациентам входит в образовательную подготовку и сферу деятельности LPN, при этом уход всегда предоставляется под наблюдением и руководством RN. RN должен оценить нового послеоперационного пациента и новую госпитализацию. Пациенту, который готовится к выписке после инфаркта миокарда, может потребоваться сложное обучение. Направление: Делегирование / наблюдение, поручение
Врач назначает непрерывную внутривенную инфузию нитроглицерина пациенту с ИМ.Что из перечисленного включает в себя важные сестринские действия?
A | Получение инфузионного насоса для лекарства | ||
B | Мониторинг АД каждые 4 часа выход | ||
D | Ежедневное определение уровня калия в сыворотке |
Вопрос 11 Пояснение:
Внутривенная нитро-инфузия требует инфузионного насоса для точного контроля над лекарством.
Вариант B : Мониторинг АД будет проводиться в непрерывной системе и чаще, чем каждые 4 часа.
Вариант C : ежечасный диурез требуется не всегда.
Вариант D : Получение уровня калия в сыворотке не связано с инфузией нитроглицерина.
Через двадцать четыре часа после госпитализации по поводу острого инфаркта миокарда температура Хосе зафиксирована на уровне 39,3 ° C. Медсестра следит за ним на предмет других адаптаций, связанных с гипертермией, в том числе:
A | Одышка | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
B | Боль в груди | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
C | Повышенное артериальное давление | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
D | D |
A | Сердечная недостаточность |
B | Диабет |
| 02 C 03 |
Вопрос 13 Пояснение:
Из-за нарушения структуры и функции сердечной мышцы сердечная недостаточность чаще всего возникает у пациентов с кардиомиопатией.
Вариант C : ИМ возникает в результате длительной ишемии миокарда из-за снижения кровотока через одну из коронарных артерий.
Вариант D : Перикардиальный выпот чаще всего встречается у клиентов с перикардитом.
Наибольшую опасность неисправленной фибрилляции предсердий для пациента мужского пола представляет следующее:
A | Тромбоэмболия легочной артерии |
B | Остановка сердца | Инфаркт миокарда |
Какой из следующих результатов является основной целью лечения стенокардии?
A | Реверс ишемии |
B | Реверс инфаркта | D | Снижение сопутствующих факторов риска |
Вопрос 15 Пояснение:
Обращение ишемии — основная цель, достигаемая за счет снижения потребления кислорода и увеличения поступления кислорода.
Вариант B : Инфаркт постоянный и необратим.
Какой из следующих анализов крови наиболее указывает на повреждение сердца?
A | Лактатдегидрогеназа |
B | Общий анализ крови (CBC) | Креатинкиназа (CK) |
Вопрос 16 Пояснение:
Уровни тропонина I быстро повышаются и обнаруживаются в течение 1 часа после повреждения миокарда.Уровни тропонина I не обнаруживаются у людей без сердечной недостаточности.
Вариант A : Лактатдегидрогеназа (ЛДГ) присутствует почти во всех тканях организма и не специфична для сердечной мышцы. Изоферменты ЛДГ полезны при диагностике сердечного повреждения.
Вариант B : Получен общий анализ крови для анализа результатов анализа крови, а для анализа электролитов получен полный химический анализ.
Вариант D : Поскольку уровни CK могут повыситься при повреждении скелетных мышц, изоферменты CK необходимы для выявления повреждения сердца.
При каком из следующих расстройств медсестра ожидает оценить отек крестца у прикованного к постели клиента?
A | Диабет |
B | Тромбоэмболия легочной артерии |
72 C | |
72 C 72 Правосторонняя сердечная недостаточность |
Вопрос 17 Пояснение:
Наиболее точной областью тела для оценки зависимого отека у прикованного к постели клиента является крестцовая область.Крестцовый, или зависимый, отек является вторичным по отношению к правосторонней сердечной недостаточности.
Какое из следующих вмешательств должно быть в первую очередь при лечении клиента, испытывающего боль в груди во время ходьбы?
A | Сядьте клиенту |
B | Верните клиента в постель |
| 9000G | |
D | Ввести нитроглицерин сублингвально |
Вопрос 18 Объяснение:
Первоначальным приоритетом является снижение потребления кислорода; это может быть достигнуто путем усаживания клиента.
Варианты B и D : После ЭКГ будет введено сублингвальное введение нитро. Когда состояние пациента стабилизируется, его можно вернуть в постель.
Вариант C : ЭКГ можно получить, когда клиент сядет.
Что из следующего отражает принцип, на котором, скорее всего, будет основана диета клиента во время острой фазы инфаркта миокарда?
A | Жидкости по заказу |
B | Небольшие, легкоусвояемые обеды |
D | NPO |
Вопрос 19 Объяснение:
Рекомендуемые диетические принципы в острой фазе инфаркта миокарда включают отказ от больших приемов пищи, поскольку небольшие, легкоусвояемые продукты лучше перевариваются, пищевые продукты лучше переносятся.Жидкости назначают в соответствии с потребностями клиента, и могут быть назначены ограничения по содержанию натрия, особенно для клиентов с проявлениями сердечной недостаточности. Также можно заказать ограничения по холестерину.
Также можно заказать ограничения по холестерину.
Варианты A и D : Клиентам не прописывают диету, состоящую только из жидкостей или NPO, если их состояние не очень нестабильно.
Медсестре, ухаживающей за клиентом в одной палате, другая медсестра сказала, что у второго клиента развился тяжелый отек легких. При входе в палату клиента 2 и медсестра ожидает, что клиент будет:
A | Слегка тревожный | |
B | Слабый тревожный | |
C | Умеренно тревожный | |
D | Чрезвычайно тревожный |
Вопрос 20 Объяснение:
У клиента сильная тревога и отек легких.Клиент может жаловаться на чувство утопления, удушья или удушья.
Клиент с отеком легких проходил терапию диуретиками. У клиента есть заказ на дополнительную дозу фуросемида (Лазикс) в количестве 40 мг внутривенно. Зная, что клиенту также будет назначен дигоксин (ланоксин), медсестра проверяет последний:
Зная, что клиенту также будет назначен дигоксин (ланоксин), медсестра проверяет последний:
A | Уровень дигоксина |
B | |
C | Уровень калия |
D | Уровень креатинина |
Вопрос 21 Объяснение: уровень калия
клиент получает .Повышенный эффект наперстянки, приводящий к токсичности дигоксина, может наблюдаться у клиента с гипокалиемией. Гипокалиемия также предрасполагает клиента к желудочковой аритмии.
Клиент-мужчина с хронической обструктивной болезнью легких (ХОБЛ) выздоравливает после инфаркта миокарда. Поскольку клиент очень слаб и не может эффективно кашлять, медсестра должна внимательно следить за:
A | Плевральный выпот. |
B | Отек легких. |
C | Ателектаз. |
D | Кислородная токсичность. |
Вопрос 22 Пояснение:
У клиента с ХОБЛ неэффективный кашель препятствует удалению секрета. Это, в свою очередь, вызывает закупоривание слизью, что приводит к локальной обструкции дыхательных путей — известной причине ателектазов.Неэффективный кашель не вызывает плеврального выпота (скопления жидкости в плевральной полости). Отек легких обычно возникает из-за левосторонней сердечной недостаточности, а не из-за неэффективного кашля. Хотя многие некардиальные состояния могут вызывать отек легких, неэффективный кашель к ним не относится. Кислородная токсичность возникает в результате длительного приема кислорода в высоких концентрациях, а не в результате неэффективного кашля.
Клиент 55 лет поступил с острым инфарктом миокарда нижней стенки. Во время собеседования он сказал, что перестал принимать метопролол (лопрессор) 5 дней назад, потому что ему стало лучше. Какой из следующих медицинских диагнозов является приоритетным для этого клиента?
Какой из следующих медицинских диагнозов является приоритетным для этого клиента?
A | Беспокойство |
B | Неэффективная перфузия тканей; сердечно-легочная |
C | Острая боль |
D | Неэффективный терапевтический режим 9 MI0003 |
результаты лечения уменьшены
течет по коронарным артериям.Поэтому приоритетным медсестринским диагнозом для этого клиента является неэффективная перфузия тканей (сердечно-легочная).
Варианты A, C и D : Беспокойство, острая боль и неэффективный терапевтический режим приемлемы, но не имеют приоритета.
Какое первое вмешательство для клиента с ИМ?
A | Дать морфин |
B | Дать кислород |
72 C 72 | Получить ЭКГ |
Вопрос 24 Пояснение:
Введение дополнительного кислорода клиенту является первым приоритетом лечения. Во время инфаркта миокард лишен кислорода, поэтому вводится дополнительный кислород, чтобы помочь оксигенации и предотвратить дальнейшее повреждение.
Во время инфаркта миокард лишен кислорода, поэтому вводится дополнительный кислород, чтобы помочь оксигенации и предотвратить дальнейшее повреждение.
Варианты A и C : Морфин и нитро также используются для лечения инфаркта миокарда, но их чаще вводят после кислорода.
Опция D : ЭКГ — это наиболее распространенный диагностический инструмент, используемый для оценки ИМ.
Пациент 55 лет поступил с болью в груди, отдающей в шею, челюсть и плечи, которая возникает в состоянии покоя, с высокой температурой тела, слабостью, с общим потоотделением и пониженным кровяным давлением.Диагностирован инфаркт миокарда. Медсестра знает, что наиболее точное объяснение одной из этих представленных адаптаций:
A | Катехоламины, выделяемые в месте инфаркта, вызывают периодическую локализованную боль. |
B | Парасимпатические рефлексы от инфаркта миокарда вызывают потоотделение. |
C | Сужение центральных и периферических кровеносных сосудов вызывает снижение артериального давления. |
D | Воспаление миокарда вызывает повышение системной температуры тела. |
Вопрос 25 Пояснение:
Температура может повышаться в течение первых 24 часов и сохраняться в течение недели.
Кого из следующих клиентов медсестра должна посетить в первую очередь?
A | Клиент с сахарным диабетом с уровнем глюкозы в крови 95 мг / дл | |
B | Клиент с гипертонией, поддерживаемый на Лизиноприле 9165 | Клиент с гипертонией, принимающий Лизиноприл |
D | Клиент с болезнью Рейно |
Вопрос 26 Объяснение:
Клиент с болью в груди должен быть осмотрен первым. это могло указывать на инфаркт миокарда.У клиента в ответе А уровень глюкозы в крови в пределах нормы. Клиент в ответе Б находится на лечении от давления. Клиент в ответе D не в беде.
это могло указывать на инфаркт миокарда.У клиента в ответе А уровень глюкозы в крови в пределах нормы. Клиент в ответе Б находится на лечении от давления. Клиент в ответе D не в беде.
В вечернюю смену медсестра-сортировщик осматривает нескольких клиентов, доставленных в отделение неотложной помощи. Какие из следующих клиентов должны получить наивысший приоритет?
A | Пожилая женщина, жалующаяся на потерю аппетита и усталость за последнюю неделю |
B | Футболист хромает и жалуется на боли и опухание правая лодыжка |
C | Мужчина 50 лет, потогонное и жалуется на сильную боль в груди, отдающую в челюсть |
D | Мать с матерью -летний мальчик, который говорит, что ее сын жалуется на тошноту и рвоту один раз с полудня |
Вопрос 27 Пояснение:
Это вероятные признаки острого инфаркта миокарда (ИМ). Острый ИМ — это сердечно-сосудистое заболевание, требующее немедленного вмешательства. Острый ИМ может привести к летальному исходу, если его не лечить немедленно.
Острый ИМ — это сердечно-сосудистое заболевание, требующее немедленного вмешательства. Острый ИМ может привести к летальному исходу, если его не лечить немедленно.
Какое из следующих положений лучше всего способствует дыханию пациента с острым отеком легких?
A | В горизонтальном положении |
B | Левостороннее положение |
72 C Положение | 72 C |
D | В положении полу-Фаулера |
Вопрос 28 Пояснение:
Высокое положение Фаулера способствует вентиляции и облегчает дыхание за счет уменьшения венозного возврата.
Варианты A и B : Положение лежа и лежа на боку ухудшает дыхание и увеличивает нагрузку на сердце.
Вариант D : Положение Полуфаулера не снижает нагрузку на сердце так же, как положение Фаулера.
Клиентка доставлена на машине скорой помощи в отделение неотложной помощи больницы после передозировки барбитуратов в коматозном состоянии. Медсестра Триш будет особенно внимательна в отношении чего из следующего?
Медсестра Триш будет особенно внимательна в отношении чего из следующего?
A | Эпилепсия |
B | Инфаркт миокарда |
Вопрос 29 Пояснение:
Барбитураты являются депрессантами ЦНС; медсестра будет особенно внимательно следить за возможностью дыхательной недостаточности.Дыхательная недостаточность — наиболее вероятная причина смерти от передозировки барбитуратов.
Какой из следующих терминов описывает силу, против которой желудочек должен выталкивать кровь?
A | Остаточная нагрузка |
B | Сердечный выброс |
| 72 3 | |
72 375 Предварительная нагрузка |
Вопрос 30 Объяснение:
Постнагрузка относится к сопротивлению, поддерживаемому аортальным и легочным клапанами, состоянию и тонусу аорты, а также сопротивлению, обеспечиваемому системными и легочными артериолами.
Вариант B : Сердечный выброс — это количество крови, выбрасываемой сердцем за минуту.
Опция C : Перегрузка означает избыток циркулирующего объема.
Вариант D : Предварительная нагрузка — это объем крови в желудочке в конце диастолы.
Одышка, кашель, мокрота, слабость и отек являются классическими признаками и симптомами какого из следующих состояний?
A | Перикардит | |
B | Гипертензия | |
72 D | отказ |
Вопрос 31 Пояснение:
Это классические признаки отказа.
Вариант A : Перикардит проявляется чувством распирания в груди и выслушиванием шума трения перикарда.
Вариант B : Гипертония обычно проявляется головными болями, нарушениями зрения и покраснением лица.
Вариант D : ИМ вызывает сердечную недостаточность, но не связан с этими симптомами.
Хелен, медсестра из родильного отделения, переведена в реанимацию из-за нехватки персонала в вечернюю смену.Кого из клиентов можно было бы назначить этой медсестре? Клиент с:
A | Капельница дофамина внутривенно с контролем показателей жизненно важных функций каждые 5 минут |
B | a 90 из-за инфаркта миокарда и 9 нарушения сердечного ритма |
C | 24-часовая трахеотомия при некоторой респираторной недостаточности |
D | Сегодня утром вставлен кардиостимулятор с периодическим захватом |
является наиболее стабильным с минимальным риском осложнений или нестабильности.Медсестра может использовать базовые медсестринские навыки для ухода за этим клиентом.
Какова основная причина введения морфина клиенту с инфарктом миокарда?
A | Чтобы успокоить клиента |
B | Чтобы уменьшить боль клиента |
| 9000 уменьшить беспокойство клиента | |
D | Для уменьшения потребности сердца клиента в кислороде |
Вопрос 33 Объяснение:
Морфин вводится, потому что он снижает потребность миокарда в кислороде.Морфин также уменьшает боль и беспокойство, вызывая седативный эффект, но не по этим причинам.
Какой из следующих типов стенокардии наиболее тесно связан с надвигающимся ИМ?
A | Стенокардия пролежней |
B | Хроническая стабильная стенокардия | D |
Нестабильная стенокардия |
Вопрос 34 Пояснение:
Нестабильная стенокардия постепенно нарастает по частоте, интенсивности и продолжительности и связана с повышенным риском ИМ в течение 3–18 месяцев.
Медсестра находит верхушечный пульс ниже межреберного промежутка 5 -го . Медсестра подозревает:
A | Увеличение левого предсердия | ||||
B | Увеличение левого желудочка | 901 левый желудочек | |||
D | Увеличение правого желудочка |
Вопрос 35 Объяснение:
Нормальный апикальный импульс находится под верхушкой сердца и обычно располагается и выслушивается в левом пятом межреберье. среднеключичная линия.Апикальный импульс, расположенный или выслушиваемый ниже пятого межреберья или латеральнее среднеключичной линии, может указывать на увеличение левого желудочка.
Каких из следующих продуктов медсестра должна научить клиента с сердечной недостаточностью избегать или ограничивать при соблюдении диеты с 2 граммами натрия?
A | Яблоки |
B | Томатный сок |
Говяжья вырезка |
Вопрос 36 Пояснение:
Консервы и соки, такие как томатный сок, обычно содержат много натрия, и их следует избегать при диете с ограничением натрия.
Какой из следующих классов лекарств защищает ишемический миокард, блокируя катехоламины и стимуляцию симпатических нервов?
A | Бета-адреноблокаторы |
B | Блокаторы кальциевых каналов | Нитраты |
Вопрос 37 Пояснение:
Бета-адреноблокаторы действуют, блокируя бета-рецепторы в миокарде, снижая реакцию на катехоламины и стимуляцию симпатических нервов.Они защищают миокард, помогая снизить риск повторного инфаркта за счет снижения потребности миокарда в кислороде.
Вариант B : Блокаторы кальциевых каналов снижают нагрузку на сердце за счет уменьшения частоты пульса.
Вариант C : Наркотики снижают потребность миокарда в кислороде, способствуют расширению сосудов и уменьшают беспокойство.
Вариант D : Нитраты снижают потребление кислорода миокардом за счет снижения конечного диастолического давления в левом желудочке (предварительная нагрузка) и системного сосудистого сопротивления (постнагрузка).
У больного, госпитализированного с инфарктом миокарда, развился тяжелый отек легких. Какие из следующих симптомов должны проявиться медсестре?
A | Медленное глубокое дыхание. |
B | Стридор. |
C | Брадикардия. |
D | Голод воздуха. |
Вопрос 38 Пояснение:
Пациенты с отеком легких испытывают чувство голода, беспокойства и возбуждения. Дыхание частое и поверхностное, частота сердечных сокращений увеличивается. Стридор — это шумное дыхание, вызванное отеком или спазмом гортани и не связанное с отеком легких.
Какое наиболее частое осложнение ИМ?
A | Кардиогенный шок |
B | Сердечная недостаточность |
Вопрос 39 Пояснение:
Аритмии, вызванные кислородным голоданием миокарда, являются наиболее частым осложнением ИМ.
Вариант A : Кардиогенный шок, еще одно осложнение инфаркта миокарда, определяется как конечная стадия дисфункции левого желудочка. Это состояние встречается примерно у 15% клиентов с ИМ.
Вариант B : Поскольку инфаркт миокарда нарушает насосную функцию сердца, сердечная недостаточность является вторым наиболее частым осложнением.
Вариант D : Перикардит чаще всего возникает в результате бактериальной или вирусной инфекции, но может развиться после инфаркта миокарда.
После инфаркта миокарда клиента переводят на диету с ограничением натрия. Когда медсестра обучает пациента диете, какой план питания лучше всего предложить?
A | 3 унции. жареная рыба, 1 печеный картофель, ½ стакана консервированной свеклы, 1 апельсин и молоко |
B | 3 унции. консервированный лосось, свежая брокколи, 1 бисквит, чай и 1 яблоко |
C | Бутерброд с болонским соусом, свежие баклажаны, 2 унции свежих фруктов, чай и яблочный сок |
D | 3 унции.индейка, 1 свежий сладкий картофель, 1/2 стакана свежих зеленых бобов, молоко и 1 апельсин |
Вопрос 40 Пояснение:
Консервы из рыбы и овощей, а также вяленое мясо содержат большое количество натрия. Это блюдо не содержит консервов из рыбы и / или овощей или колбасных изделий.
На электрокардиограмме клиента частота предсердных и желудочковых сокращений составляет 80 комплексов в минуту. Интервал PR составляет 0,14 секунды, а комплекс QRS составляет 0,08 секунды. Медсестра интерпретирует этот ритм следующим образом:
A | Нормальный синусовый ритм |
B | Синусовая брадикардия |
D | Синусовая дисритмия |
Раннее обнаружение на ЭКГ клиента с инфарктом микарда будет:
| 9000 9000 волны исчезновения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
B | Повышенные сегменты ST | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
C | Отсутствие зубца P | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
63 | Пояснение: Это типичная ранняя находка. g после инфаркта миокарда из-за нарушения сократимости сердца.Остальные варианты не типичны для МИ. Клиент, перенесший операцию на сердце 24 часа назад, имеет средний диурез 19 мл / час в течение 2 часов. Клиент получил однократный болюс 500 мл внутривенной жидкости. Диурез за последующий час составил 25 мл. Ежедневные лабораторные результаты показывают, что азот мочевины в крови составляет 45 мг / дл, а креатинин сыворотки — 2,2 мг / дл. Медсестра считает, что клиент подвержен риску:
Вопрос 43 Объяснение: Клиент, перенесший операцию на сердце, подвержен риску повреждения почек из-за плохой перфузии, гемолиза, низкого сердечного выброса или терапии вазопрессорами.О почечном инсульте свидетельствует снижение диуреза и повышение уровня мочевины и креатинина. Клиенту могут потребоваться лекарства, такие как дофамин (интропин), для увеличения почечной перфузии и, возможно, может потребоваться перитонеальный диализ или гемодиализ. Какое из следующих состояний чаще всего вызывает инфаркт миокарда?
Вопрос 44 Пояснение: Тромбоз коронарной артерии вызывает включение артерии, что приводит к смерти миокарда. Вариант A : Аневризма — это выпуклость сосуда, не вызывающая инфаркта миокарда. Вариант B : Сердечная недостаточность обычно является результатом инфаркта миокарда. Вариант D : Почечная недостаточность может быть связана с ИМ, но не является прямой причиной. Клиент приходит в отделение неотложной помощи с острой одышкой и кашлем с выделением розовой пенистой мокроты. При поступлении выявляются хрипы и хрипы, АД 85/46, ЧСС 122 ударов в минуту и частота дыхания 38 вдохов в минуту.История болезни клиента включала СД, АГ и сердечную недостаточность. Какое из следующих заболеваний следует заподозрить медсестре?
Вопрос 45 Объяснение: Сумерки, тахипноэ, низкое АД, тахикардия, хрипы и кашель с выделением розовой пенистой мокроты — поздние признаки отека легких. На второй день госпитализации клиента после инфаркта миокарда. Что из следующего является ожидаемым результатом?
Вопрос 47 Пояснение: Установление и поддержание распорядка очень важно для уменьшения посторонних стимулов. Клиент должен как можно больше участвовать в ежедневном уходе. Попытки урезонить таких клиентов не увенчаются успехом, потому что они не могут участвовать в абстрактном мышлении. При каком из следующих типов кардиомиопатии сердечный выброс остается нормальным?
Вопрос 48 Пояснение: Гипертрофическая кардиомиопатия не влияет на сердечный выброс, поскольку размер желудочка остается относительно неизменным.Все остальное снижает сердечный выброс. Какие из следующих классов препаратов наиболее широко используются для лечения кардиомиопатии?
Вопрос 49 Пояснение: Уменьшая частоту сердечных сокращений и сократительную способность, бета-блокаторы улучшают наполнение миокарда и сердечный выброс, что является основной целью лечения кардиомиопатии. Вариант A : Антигипертензивные средства обычно не назначаются, поскольку они снижают сердечный выброс у клиентов, которые уже имеют гипотензию. Вариант C : Блокаторы кальциевых каналов иногда используются по тем же причинам, что и бета-блокаторы; однако они не так эффективны, как бета-адреноблокаторы, и вызывают повышенную гипотензию. Вариант D : Нитраты не используются из-за их дилатационного эффекта, который может еще больше повредить миокард. Медсестра изучает историю болезни клиента с первичным диагнозом сердечной недостаточности. Какое из следующих расстройств, о которых сообщил клиент, вряд ли сыграет роль в обострении сердечной недостаточности?
Вопрос 50 Объяснение: Сердечная недостаточность ускоряется или усугубляется физическим или эмоциональным стрессом, аритмиями, инфекциями, анемией, заболеваниями щитовидной железы, беременностью, болезнью Педжета, недостаточностью питания (тиамин, алкоголизм) , легочные заболевания и гиперволемия. Медсестра Бетти закреплена за следующими клиентами. Клиент, которого медсестра увидит первой после одобрения?
Вопрос 51 Пояснение: Тошнота является симптомом надвигающегося инфаркта миокарда (ИМ) и должна быть немедленно оценена, чтобы можно было начать лечение и избежать дальнейшего повреждения сердца. При увеличении какого из следующих параметров увеличивается потребление кислорода миокардом?
Вопрос 52 Пояснение: Потребление кислорода миокардом увеличивается с увеличением преднагрузки, постнагрузки, сократительной способности почек и частоты сердечных сокращений. Церебральный кровоток не влияет напрямую на потребление кислорода миокардом. Какое из следующих действий является первым приоритетом при оказании помощи клиенту с признаками и симптомами ишемической болезни сердца?
Вопрос 53 Объяснение: Повышение оксигенации миокарда всегда является первым приоритетом, когда у клиента проявляются признаки или симптомы сердечной недостаточности.Без адекватной оксигенации миокард страдает. Варианты A и D : Хотя обучение клиента и уменьшение беспокойства важны при оказании помощи, ни то, ни другое не является приоритетом, когда клиент находится под угрозой. Вариант C : Нитроглицерин сублингвально вводят для лечения острой стенокардии, но введение не является приоритетом. Токсичность при воздействии какого из следующих лекарств может вызвать у клиента желто-зеленый ореол вокруг огней?
Вопрос 54 Пояснение: Одним из наиболее распространенных признаков токсичности дигоксина является нарушение зрения, известное как «желто-зеленый ореол».«Другие лекарства не имеют такого эффекта. Клиент, поступивший со стенокардией, жалуется на сильную боль в груди и внезапно перестает отвечать. Какое из следующих действий медсестре следует предпринять в первую очередь после установления отсутствия реакции?
Вопрос 55 Пояснение: Сразу после установления отсутствия реакции медсестра должна активировать реанимационную бригаду.Следующий шаг — открыть дыхательные пути, используя маневр с наклоном головы и подбородком, и проверить дыхание (смотреть, слушать и чувствовать в течение не более 10 секунд). Если клиент не дышит, сделайте два медленных вдоха, используя маску-мешок или карманную маску. Затем проверьте наличие признаков кровообращения, пальпируя пульс сонной артерии. Какое из следующих состояний является преобладающей причиной стенокардии?
Вопрос 56 Пояснение: Недостаточное снабжение миокардом кислородом является причиной боли, сопровождающей стенокардию. Вариант A : Повышенная предварительная нагрузка может быть причиной правосторонней сердечной недостаточности. Вариант B : Уменьшение постнагрузки вызывает увеличение сердечного выброса. Вариант C : Спазм коронарной артерии вызывает вариантную стенокардию. При разработке плана обучения для клиента с эндокардитом, какие из следующих пунктов наиболее важно включить медсестрой?
Вопрос 57 Пояснение: Важным обучающим моментом является сообщение врачу о признаках рецидива, таких как лихорадка, анорексия и ночная потливость. Вариант B : Чтобы предотвратить дальнейшие эпизоды эндокардита, профилактические антибиотики принимаются до, а иногда и после стоматологических процедур, родов, мочеполовых, желудочно-кишечных или гинекологических процедур. Варианты C и D : Клиенту с эндокардитом не нужны диета, богатая калием, и ежедневный мониторинг пульса. Патрик, госпитализированный после инфаркта миокарда, спрашивает медсестру, почему он принимает морфин. Медсестра объясняет, что морфин:
Вопрос 58 Объяснение: Морфин — депрессант центральной нервной системы, используемый для облегчения боли при инфаркте миокарда. также снижает опасения и предотвращает кардиогенный шок. Фуросемид вводят внутривенно пациенту с сердечной недостаточностью. Через какое время после введения медсестра должна начать видеть доказательства желаемого эффекта препарата?
Вопрос 59 Пояснение: После внутривенной инъекции фуросемида диурез обычно начинается примерно через 5 минут и достигает своего пика примерно через 30 минут.Действие лекарства длится от 2 до 4 часов. Меры по уходу за клиентом, перенесшим инфаркт миокарда, включают помощь клиенту в предотвращении действий, которые приводят к маневрам Вальсальвы. Маневр Вальсальвы может вызвать сердечную аритмию, повышение венозного давления, повышение внутригрудного давления и смещение тромбов. Какие из следующих действий помогут предотвратить маневр Вальсальвы? У клиента:
На какое из следующих сердечных состояний указывает четвертый тон сердца (S 4 )?
Вопрос 61 Объяснение: S4 возникает в результате повышенного сопротивления наполнению желудочка после сокращения предсердия.Повышенное сопротивление связано с пониженной податливостью желудочка. Вариант A : расширенная аорта не вызывает лишнего тона сердца, но вызывает шум. Вариант B : S4 не слышен в нормально функционирующем сердце. Вариант C : Снижение сократимости миокарда слышно как третий тон сердца. Тканевый активатор плазминогена (t-PA) предназначен для лечения пациента, который поступает в отделение неотложной помощи после появления симптомов инфаркта миокарда.Что из следующего является противопоказанием для лечения t-PA?
Вопрос 62 Пояснение: Церебральное кровоизлияние в анамнезе является противопоказанием к tPA, поскольку оно может увеличить риск кровотечения. TPA действует путем растворения сгустка, блокирующего коронарную артерию, и лучше всего работает при введении в течение 6 часов с момента появления симптомов. Предыдущий ИМ не является противопоказанием к tPA. У пациентов, получающих tPA, следует наблюдать за изменениями артериального давления, поскольку tPA может вызвать гипотензию. После инфаркта миокарда передней стенки на какую из следующих проблем указывает аускультация хрипов в легких?
Вопрос 63 Пояснение: Левый желудочек отвечает за большую часть сердечного выброса.ИМ передней стенки может привести к снижению функции левого желудочка. Когда левый желудочек не функционирует должным образом, что приводит к левосторонней сердечной недостаточности, жидкость накапливается в межуточных и альвеолярных пространствах легких и вызывает потрескивание. Опции B, C и D : Нарушение функции легочного и трехстворчатого клапанов вызывает правостороннюю сердечную недостаточность. На какое из следующих осложнений указывает третий тон сердца (S 3 )?
Вопрос 64 Объяснение: Быстрое наполнение желудочка вызывает расширение сосудов, которое выслушивается как S3. Варианты B и D : Усиленное сокращение предсердий или системная гипертензия могут вызвать четвертый тон сердца. Опция C : Неисправность аортального клапана слышна в виде шума. Аспирин вводят клиенту, страдающему инфарктом миокарда, в связи с его:
Объяснение: Аспирин действительно оказывает жаропонижающее, антиагрегантное действие и является анальгетиком. клиент, испытывающий ИМ, является его антитромботическим действием. Медсестра проводит обучение пациента при выписке через 7 дней после инфаркта миокарда. Он спрашивает медсестру, почему ему нужно ждать 6 недель перед половым актом. Как лучше всего ответит медсестра на этот вопрос?
Вопрос 66 Пояснение: «Когда вы можете без проблем подняться на 2 лестничных пролета, это обычно безопасно». Существует риск разрыва сердца в месте инфаркта миокарда в течение примерно 6 недель.Примерно в это время должна образоваться рубцовая ткань. Обычно медицинские работники советуют подождать, пока клиент научится подниматься по лестнице. Какой из следующих типов кардиомиопатии может быть связан с родами?
Вопрос 67 Пояснение: Хотя причина не совсем известна, расширение сердца и сердечная недостаточность могут развиться в течение последнего месяца беременности или первых нескольких месяцев после родов.Состояние может быть следствием ранее существовавшей кардиомиопатии, которая не была очевидна до беременности. Вариант B : Гипертрофическая кардиомиопатия — это аномальная симметрия желудочков неизвестной этиологии, но с сильной семейной тенденцией. Вариант C : Миокардит не связан конкретно с родами. Вариант D : Рестриктивная кардиомиопатия указывает на констриктивный перикардит; основная причина обычно миокард. Какие из следующих классов лекарств максимизируют работу сердца у клиентов с сердечной недостаточностью за счет увеличения сократимости желудочков?
Вопрос 68 Пояснение: Инотропные агенты вводятся для увеличения силы сокращений сердца, тем самым увеличивая сократимость желудочков и в конечном итоге увеличивая сердечный выброс. Чтобы предотвратить маневр вальсальвы у клиента, выздоравливающего после острого инфаркта миокарда, медсестра должна
|

 Программы лечения сердечной недостаточности в Европе. Европейский журнал сердечно-сосудистого ухода , 5 (3), 197-205.[ Ссылка ]
Программы лечения сердечной недостаточности в Европе. Европейский журнал сердечно-сосудистого ухода , 5 (3), 197-205.[ Ссылка ] E., Moorhouse, M.Ф. и Мурр А. С. (2016). Карманный справочник медсестры: диагнозы, приоритетные вмешательства и обоснование . Ф.А. Дэвис. [ Ссылка ]
E., Moorhouse, M.Ф. и Мурр А. С. (2016). Карманный справочник медсестры: диагнозы, приоритетные вмешательства и обоснование . Ф.А. Дэвис. [ Ссылка ]


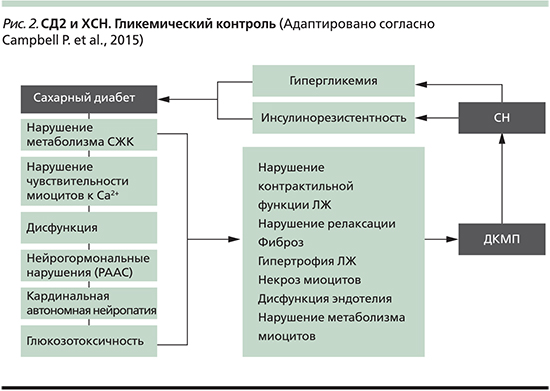







 Повышение уровня азота мочевины и креатинина свидетельствует о почечной недостаточности.
Повышение уровня азота мочевины и креатинина свидетельствует о почечной недостаточности.
 CRT предполагает использование бивентрикулярного кардиостимулятора для лечения дефектов электропроводности.
CRT предполагает использование бивентрикулярного кардиостимулятора для лечения дефектов электропроводности.



 Обучите пациента и его семьи приемам лекарств, диетам с низким содержанием натрия, рекомендациям по активности и физическим упражнениям, отказу от курения и научитесь распознавать признаки и симптомы ухудшения сердечной недостаточности.
Обучите пациента и его семьи приемам лекарств, диетам с низким содержанием натрия, рекомендациям по активности и физическим упражнениям, отказу от курения и научитесь распознавать признаки и симптомы ухудшения сердечной недостаточности.



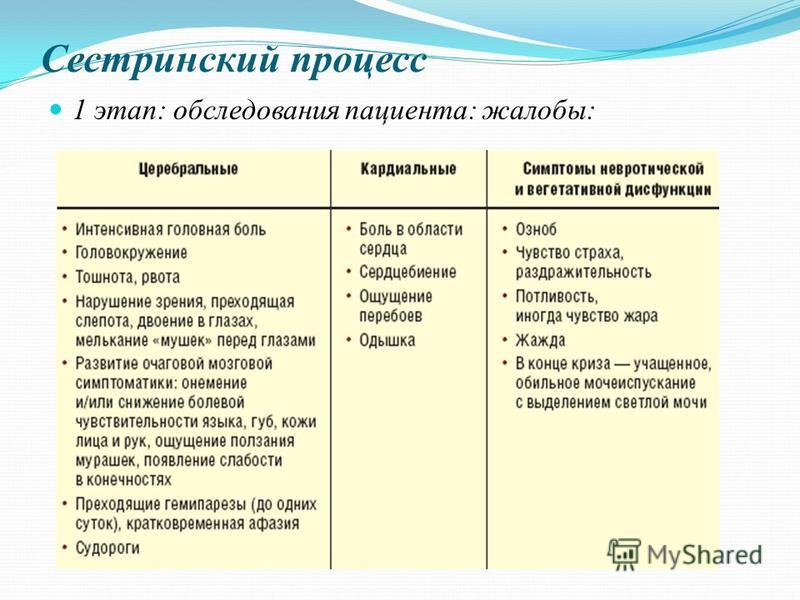
 Эта потребность в кислороде увеличивает частоту сердечных сокращений, что отражается в учащении пульса. Повышение АД, боль в груди и одышка обычно не наблюдаются при лихорадке.
Эта потребность в кислороде увеличивает частоту сердечных сокращений, что отражается в учащении пульса. Повышение АД, боль в груди и одышка обычно не наблюдаются при лихорадке.
