первые симптомы, выявление причин и подбор лечения
Аномалии центральной нервной системы формируются во время перинатального периода, который длится с 28 недели беременности по 7 день жизни. Нарушения появляются в утробе матери, во время родов или сразу после рождения. Синдром угнетения у новорожденных и гипервозбудимость — основные проявления перинатальной энцефалопатии. Расстройства ЦНС характеризуются двигательными нарушениями, гидроцефалией, судорогами, отставанием в развитии.
Причины возникновения
Сбои, которые являются последствиями дисфункции мозга, входят в понимание собирательного термина перинатальной транзиторной энцефалопатии. Структурные патологии главного органа ЦНС при рождении приводят к гидроцефалии, эпилепсии, детскому церебральному параличу.
Синдром угнетения — это следствие поражения клеток головного мозга невоспалительного характера. Причинами патологии становится аномальное течение беременности и родов:
- Соматически отягощенная история вынашивания: болезни сердца, сахарный диабет, пиелонефрит, гипертония и бронхиальная астма у будущей матери.
- Неблагоприятное вынашивание с рисками выкидыша, внутриутробной инфекцией, гестозами и фетоплацентарной недостаточностью.
- Стремительные или затяжные роды, узкий таз у матери, рождение раньше срока или слабость родовой деятельности.
- Вредные привычки, от которых не удалось избавиться во время вынашивания ребенка: употребление алкоголя, курение, прием антибиотиков и других запрещенных беременным препаратов.
- Влияние производственных и экологических факторов, пищевых токсинов.
- Действия акушеров, вызвавшие внутричерепную родовую травму при тазовом предлежании, неправильном вхождении головки в малый таз, использовании щипцов и вакуума.
- Легкая форма нарушений развивается при стрессах, избыточной тревожности и раздражительности будущей матери под действием гормона кортизола.
Головной мозг повреждается при нарушении дыхания, врожденных пороках сердца, заражении крови. Синдром угнетения провоцируется введением роженице сульфата магния.
Основная симптоматика
Синдром угнетения проявляется сразу после рождения, если причиной стала гипоксия во время беременности или родов или внутриутробное инфицирование. Признаки, возникающие спустя несколько часов после рождения, указывают на инфицирование в процессе родоразрешения или внутрижелудочковое кровоизлияние. Развитие синдрома угнетения на 3–5 сутки от рождения обусловлено инфекционным токсикозом.
Шкала Апгар в баллах служит ориентиром при оценке функции нервной системы у недоношенных детей:
- 6–7 — чрезмерная нервно-рефлекторная возбудимость, судороги;
- 4–6 — угнетение ЦНС и гипертензионно-гидроцефальный синдром;
- 1–4 балла — это прекоматозное состояние или кома.
Неонатолог осматривает новорожденного на предмет поражения ЦНС:
- слабый или запоздалый крик;
- продолжительный цианоз;
- угнетенный сосательный рефлекс;
- патологии двигательной активности.
Синдром угнетения ЦНС проявляется в выраженной форме:
- вялостью;
- подавлением рефлексов;
- мышечной гипотонией.
При мягкой форме грудничок часто вскидывает ножками и ручками, плачет, тяжело засыпает и некрепко спит. Неврологи диагностируют мышечную дистонию, тремор подбородка. Изменения обычно проходят на протяжении первого месяца без последствий.
При умеренной степени выявляются очаговые неврологические поражения: анизокория (разница в диаметре зрачков), опущение века, сходящееся косоглазие, дрожание зрачка, нарушенное сосание и глотание, асимметрия носогубных складок и разница сухожильных рефлексов.
При тяжелой степени угнетения наблюдается адинамия, атония, отсутствуют рефлексы и реакции на боль (укол затупленной иглой), замедляются пульс и дыхание. Состояние может сохраняться до двух месяцев, заканчивается развитием неврологических расстройств.
Невропатологи выделяют четыре степени угнетения центральной нервной системы:
- Летаргия — состояние постоянного сна. Разбуженный младенец проявляет малое количество безусловных рефлексов. Их исчезновение зависит от тяжести летаргии.
- Оглушенность выражается в том, что в ответ на прикосновение ребенок гримасничает, слабо двигает конечностями, зажмуривается. Присутствует рефлекс Бабинского, верхний хватательный, но малыш не сосет грудь.
- Ступор — стадия, при которой реакция возникает только на боль. Характерно тоническое сгибание ручек и ножек в ответ на раздражители.
- Кома бывает разных степеней, что зависит от угнетения сухожильного, хватательного и рефлекса Бабинского.
Выделяют несколько синдромов в развитии энцефалопатии:
- Нарушение двигательной функции формируется по гипо- или гипертоническому типу, проявляется гиперкинезами, парезами и параличами. Синдром двигательных нарушений характеризуется отсутствием мимики: дети начинают улыбаться только в три месяца, отсутствует реакция на звуки и на родных, ребенок кричит без смены тонов. Синдром мышечной дистонии у новорожденных бывает общим (генерализованным) – сгибание подошвы или выгибание всем телом, а также фокальным — сокращаются мышцы одной части тела.
- Астено-невротический синдром состоит из хронических нарушений сна, эмоциональной лабильности и тревожности.
- Спастический или судорожный синдром выражается судорогами, мелкоамплитудной дрожью, автоматизмами в жевании, кратковременными остановками дыхания.
- Синдром вегето-висцеральных патологий проявляется бледностью кожи, частым срыгиванием, коликами, нарушениями сердечного ритма. Развивается на фоне внутричерепной гипертензии и синдрома гипервозбудимости. У ребенка отмечаются холодные ручки и ножки, плохая прибавка в весе. Кишечные колики развиваются у 15% детей до трехмесячного возраста и почти стали нормой.
- Cиндром гипервозбудимости проявляется у 10% малышей в период новорожденности и перерастает в отсутствие концентрации внимания в детском саду. Ребенок выглядит зажатым, сжимает кулачки, на лице остается гримаса боли. Характерны частый плач и кожа мраморного оттенка.
- Синдром повышенной нервно-рефлекторной возбудимости обычно предшествует угнетению ЦНС или чередуется с ним. Ребенок остро реагирует на звуки и прикосновения взмахами рук и плачем, запрокидыванием головы.
- Гидроцефальный синдром: ребенок с внутренней гидроцефалией вялый и сонливый. У него выбухает родничок, увеличивается окружность головы, нарушается сон. Неврологические расстройства частично регрессируют.

Исход синдрома угнетения разнообразен. Возможны полное восстановление функции ЦНС, минимальные дисфункции, синдром дефицита внимания и гиперактивности. При умеренной степени поражении формируется умственная отсталость, логопедические проблемы. При грубых органических изменениях — ДЦП, эпилепсия, задержка интеллектуального развития, прогрессирующая гидроцефалия.
Последствия способны затрагивать различные области мозга:
- Гипоталамический синдром диагностируют как конституционную недостаточность гипоталамуса. Причинами могут выступать перинатальная энцефалопатия, тяжелые роды, прием гормональных препаратов, нейроинфекции. Проявляется ранним половым созреванием у девушек, поликистозом, у мальчиков — гинекомастией.
- Задержка психомоторного развития касается нарушения в освоении естественных движений, таких как бег, ходьба, речь. Влияет на способность читать и писать.
- Синдром дефицита внимания и гиперактивности — новый диагноз, который устанавливается невозможностью концентрировать внимание и обучаться. Проявляется неумением слушать то, что ему говорят, успокаиваться, возбуждением, агрессией и чрезмерной ленью. Доктор Комаровский говорит о гиперактивности, если подобное поведение мешает социализации и развитию ребенка.
Методы выявления и лечения
Для диагностики энцефалопатии новорожденного проводится ряд исследований:
- анализ крови на уровень глюкозы, электролитов;
- изучение спинномозговой жидкости на предмет инфицирования;
- нейросонография через большой родничок.
Комплексное обследование включает МРТ или КТ для уточнения ишемии и гипоксии, энцефалографию при судорогах, допплерографию для изучения состояния сосудов. Ребенку требуется осмотр окулиста, а с возрастом — консультации у психолога и логопеда.

Медикаментозное лечение зависит от синдромов, которые развиваются у ребенка:
- Для устранения двигательных нарушений назначают «Дибазол» и «Галантамин». Для снижения мышечного тонуса — «Баклофен» и «Мидокалм». Лечение дополняют электрофорезами, парафинотерапией, массажами и гимнастикой.
- При судорожных припадках назначаются антиконвульсанты — «Диазепам» и «Фенобарбитал». Детям с эпилепсией запрещаются бассейн, гимнастика и массажи.
- При повышенном внутричерепном давлении назначают «Диакарб» — противоотечное средство с функциями диуретика. Чаще детям прописывают фитотерапию. Дегидратационное лечение включает «Маннитол», иногда требуется люмбальная пункция, использование кортикостероидов.
- Для коррекции беспокойного сна, спонтанных движений, эмоциональной лабильности применяют «Актовегин», «Партограмм» — средства, направленные на усиление кровотока мозга и улучшение нервной проводимости клеток.
Комплексная терапия нацелена на восстановление и поддержание роста нейронов. Внутривенно вводятся растворы глюкозы, электролитов, магния, комплекс витаминов группы В и С.
Используются средства для повышения метаболизма мозговой ткани — «Винпоцетин» и «Кортексин». В тяжелых случаях проводят хирургическое вмешательство. Детям с нарушенным сосательным рефлексом требуется парентеральное питание.
Для снятия вегетативных симптомов колики и срыгивания рекомендуют более частое кормление, уменьшение порций, вертикализацию ребенка после приема пищи.
При гипервозбудимости невролог назначает психостимулирующие препараты, направляет на сеансы поведенческой терапии. Визит к остеопату может решить проблемы ребенка со сном, утомляемостью, головными болями, поскольку специалист нормализует кровоснабжение мозга мануальными техниками.
В период восстановления новорожденные с перинатальной энцефалопатией обычно лечатся амбулаторно или на дневном стационаре. Невролог назначает повторный курс ноотропных препаратов и ангиопротекторов, лечебную физкультуру, плавание, массаж, амплипульс и электрофорез; при мышечной дистонии — гомеопатическую и фитотерапевтическую коррекцию, посещение остеопата. При задержке психического развития (ЗПР) с синдромами алалии и дизартрии показаны логопедические занятия.
Общие рекомендации
Перинатальная энцефалопатия — не приговор при своевременном лечении. На протяжении первого года жизни можно минимизировать даже тяжелые нарушения. В домашних условиях назначают массажи для снятия и увеличения тонуса, использование лекарственных трав, методы физиотерапии. Применяют специальные укладки, ортезы, гомеопатические средства. Мануальные остеопатические техники улучшают движение ликвора и венозный отток, снижают внутричерепное давление и повышенный тонус мышц. Дети хорошо реагируют на гимнастику в воде, которая снимает избыточное напряжение и колики. Грудное вскармливание должно сопровождаться витаминотерапией, назначенной врачом.
 Загрузка…
Загрузка…
причины, диагностика и лечение, последствия
Поражение центральной нервной системы у новорожденных – группа заболеваний, объединяемых общим названием – перинатальная энцефалопатия (ПЭ). Они развиваются в утробе у плода, во время родов или в первую неделю жизни. ПЭ включает несколько синдромов, разные задержки развития. Синдром угнетения характеризуется у новорожденных вялостью, слабостью, замедленностью реакций. Является дисфункцией головного мозга.
Суть заболевания
Синдром угнетения входит в число проявлений перинатальных гипоксических поражений (ПГП) ЦНС. Заболевание – дисфункция работы мозга, вызванная разными видами негативного воздействия на плод или новорожденного. Большая часть этих воздействий получается плодом в утробе и происходит от недостатка кислорода, различного рода заболеваний беременной. Другая группа провоцирующих факторов – воздействие в период родов и первую неделю жизни новорожденного.
Негативное влияние на мозг плода формирует разные виды нарушений его деятельности, объединяемые общим наименованием перинатальная энцефалопатия. Ослабленные рефлексы, замедленность реакций, сонливость и вялость новорожденного характеризуют синдром угнетения у грудничка.
Справка: у новорожденных чаще формируется синдром гипервозбудимости, с повышенным тонусом мышц, беспокойством.
Причины
Исходной причиной развития синдрома угнетения является недостаточное кислородное питание тканей у плода или новорожденного, которое может провоцироваться разными факторами. Недостаток кислорода запускает расстройства НС и нарушения метаболизма, но первопричина всего – гипоксическое поражение нервной системы.
Гипоксия у плода
Гипоксия (hypoxia) – кислородная недостаточность (от hypo или гип – снизу + oxy – кислород). В результате нехватки кислорода ЦНС у плода остается недоразвитой, рефлексы, которые являются врожденными (сосательный, глотательный), не сформированы или ослаблены. Вследствие этого развиваются разные виды синдромов.


Соматические заболевания матери
Нарушения работы органов и систем у беременной, то есть соматические заболевания, сказываются на состоянии плода, не позволяют обеспечить своевременное построение клеток мозга. Особенно опасны при беременности болезни сердечно-сосудистой и дыхательной систем, некомпенсированный сахарный диабет, мочеполовые патологии.
Нарушения метаболизма
Патологии эндокринной системы, нарушения обменных процессов у беременной могут привести к развитию синдрома угнетения у новорожденного.
Неправильное питание
Недополучение питательных веществ, недостаток микроэлементов, несбалансированность рациона беременной не позволяют обеспечить полноценное формирование органов и систем у плода.
Экология
Неблагоприятная экологическая обстановка, работа женщины во вредных условиях приводит к отравлению организма беременной токсичными веществами и вредит плоду.


Возраст матери
Риск развития поражений ЦНС у новорожденного возрастает у немолодых беременных (после 35 лет). К этому возрасту большинство уже не могут похвастаться отменным здоровьем.
Острые инфекционные заболевания
Негативное влияние на плод оказывают инфекционные возбудители и продукты их распада, которые проникают из организма матери. Беременным нужно остерегаться простуд, вирусных инфекций, ветрянки, кори – токсины отравляют плод.
Патологическое течение беременности
Проблемы, возникающие при беременности, оказывают существенное влияние на развитие плода и приводят к нарушениям при формировании ЦНС. Источники высокого риска:
- плацентарные патологии;
- гестоз;
- угроза выкидыша;
- внутриутробное инфицирование плода;
- гемолитическая болезнь плода или новорожденного.
![]()
![]()
Существенное влияние оказывает многоплодность, нарушение количества околоплодных вод.
Влияние токсинов
Особенно опасно токсическое воздействие на начальной стадии беременности. Влияние на плод оказывают не только внешние факторы окружающей среды, но и пищевые токсины. Еще один фактор риска для плода – употребление матерью опасных веществ (алкоголь, курение, наркотические средства, лекарственные препараты).
Травмы и гипоксия во время родов
Травмирование во время родов может привести к развитию синдрома угнетения у новорожденного. Опасность представляют:
- недостаточность родовой деятельности;
- преждевременные, затяжные или стремительные роды;
- механическое воздействие на плод акушерскими инструментами;
- узкий таз у роженицы.
Синдром угнетения нередко развивается у грудничка уже после родов. Его провоцируют заболевания и состояния новорожденного – расстройства дыхательных функций, пороки сердца, инфекционные заболевания (сепсис).


Клинические проявления
Клиническая картина синдрома угнетения зависит от того, как долго и в какой период плод подвергался негативному воздействию, какие части мозга пострадали сильнее. Общими являются следующие внешние проявления:
- нарушения двигательной активности новорожденного – вялость, невосприимчивость к внешним раздражителям;
- слабый тонус мышц;
- недоразвитость рефлексов.
У новорожденного неонатолог фиксирует мышечную дистонию, нарушение сосания и ослабленные глотательные функции, замедление пульса и дыхания, синдромы разного вида.
Органическое поражение
Органические поражения связаны с развитием патологических изменений в головном и спинном мозге, которые вместе образуют центральную нервную систему.
Тяжесть зависит от длительности негативных воздействий и вовлеченности разных отделов мозга новорожденного.


Перинатальная патология
Наиболее существенное место в перинатальной патологии занимают внутричерепные родовые травмы и гипоксические состояния новорожденных. При родовых травмах развивается нарушение мозгового кровообращения, приводящее к патологиям развития ЦНС.
Гипоксическое
При гипоксических расстройствах у новорожденных происходит нарушение обменных процессов, ведущее к накоплению токсинов, понижению содержания глюкозы в крови, расстройствам питания тканей, синдромам. Нарушается проницаемость сосудистых стенок, развивается набухание клеточных структур, которое ведет к отеку мозга у новорожденного.
Травматическое
Травматические повреждения возникают при некачественном проведении родов. Вовлеченными могут оказаться разные отделы нервной системы – травмируется череп и головной мозг, спинномозговой отдел, периферические нервы у новорожденного.


Ишемическое
При церебральной ишемии недостаточность кровотока не позволяет насыщать ткани мозга кислородом. Легкие формы ишемии не являются угрожающими, синдром угнетения в этом случае не опасен для жизни новорожденного, симптомы через неделю угасают.
Дисметаболические
Дисметаболические нарушения проявляются ядерной желтухой из-за роста непрямого билирубина в крови, снижением содержания глюкозы, кальция, магния. У новорожденных наблюдаются повышение давления, судороги, расстройства дыхательной деятельности.
Степени поражения
Патологическое состояние нервной системы при синдроме угнетения разделяют на 4 степени, которые характеризуются особой симптоматикой:
- Летаргия. Повышенная сонливость, постоянное пребывание в полубессознательном состоянии. Врожденные рефлексы у новорожденного не развиваются, а угасают.
- Оглушенность. Новорожденный слабо реагирует на внешнее воздействие, на личике появляются гримасы. Конечности малоподвижны. Присутствуют рефлексы хватательный и Бабинского, но сосательный не развит.
- Ступор. Наблюдается реакция только на боль – тонические сгибания.
- Кома – отсутствие реакции даже на боль, рефлексы остаются в зависимости от степени комы.
Синдром угнетения может протекать в 3-х формах с разной симптоматикой. Легкая форма у новорожденного характеризуется периодическими тонусными нарушениями, незначительным косоглазием.


В средней форме синдрома тонус мышц у новорожденного понижен постоянно, большинство рефлексов ослаблено или почти отсутствуют. Наблюдаются другие нарушения – судороги, непроизвольные движения глаз, отвисание нижней челюсти, насильственный плач.
В тяжелой форме угнетения изменения наблюдаются у новорожденного на внутренних органах, дисфункции присутствуют в работе сердца, почек, кишечника, нарушена выработка ферментов, изменен метаболизм.
Методы диагностики
Осмотр новорожденного неонатологом и неврологом проводится сразу после рождения. Тщательно изучаются все факты осложнения беременности, которые могут вызвать перинатальную энцефалопатию и синдром угнетения. Для диагностики используют комплекс исследований:
- анализы крови на газовый состав, КОС, содержание глюкозы, электролитов;
- исследование жидкости из спинномозгового канала;
- нейросонография.
Дополнительные методы для уточнения состояния мозговых структур, сосудов у новорожденного:
- КТ;
- МРТ;
- допплерография шейных сосудов;
- ЭЭГ;
- РЭГ;
- рентгенография.


Назначаются дополнительные консультации офтальмолога для исследования глазного дна у новорожденного.
Симптоматика
В лечении синдрома у грудничков выделяют несколько основных периодов с характерными признаками состояния.
Острый период
Сразу после рождения симптомы медленно или стремительно нарастают. Вялость и ослабленность прогрессируют. Грудничок не прибавляет вес, рефлексы не развиваются. При тяжелом поражении младенец слабеет на глазах. При опасных состояниях наблюдаются признаки гидроцефалии, нистагм, часто требуется принудительное парентеральное питание. Лечение проводится в условиях стационаров.
Ранний восстановительный период
При своевременном и полном лечении к 2-4 месяцам состояние улучшается, Это ранний восстановительный период. Грудничок заметно отстает в развитии – дольше не держит головку, малоэмоционален. Он не способен, как его сверстники в 2 месяца, улыбаться, узнавать близких, интересоваться игрушками. Лечение в дневном стационаре, дома, с контролем участкового педиатра.


Поздний восстановительный период
Позднее восстановление происходит в 5-12 месяцев. Рефлексы восстанавливаются, при отсутствии тяжелых поражений мозга малыши догоняют сверстников. Малыш получает поддерживающие курсы ноотропов, витаминов, физиолечение.
Период остаточных явлений
После того, как малышу исполнится год, можно судить о наличии серьезных последствий гипоксии. Они характеризуются развитием синдромов:
- гипотоломического;
- дефицита внимания, повышенной возбудимости;
- задержки психомоторного развития.
Наиболее тяжелыми последствиями синдрома угнетения являются задержки всех видов развития, включая интеллектуальное. Они наступают при тяжелых органических поражениях мозга.
Как лечить
Младенцев с выявленной ПЭ госпитализируют в отделении патологии новорожденных. После полной диагностики назначают лечение в соответствии с тяжестью и выявленными синдромами.


Внутричерепная гипертензия
Для уменьшения внутричерепного давления используют следующие группы препаратов:
- для усиления оттока жидкости (дегидратационная терапия) – Маннитол;
- глюкокортикостероиды;
- диуретики – Диакарб.
Также показаны лечебные процедуры люмбальной пункции.
Двигательные расстройства
При двигательных расстройствах и для нормализации тонуса мышц используют Дибазол, Галантамин, Баклофен. Улучшить трофику мышц помогают массаж, ЛФК, физиопроцедуры.
Повышенная нервно-рефлекторная возбудимость
Для нормализации функций ЦНС используют препараты, активизирующие метаболизм в тканях и ускоряющие регенерацию – Актовегин, Пантогам. Применяют инфузионную терапию – вливаются растворы магния, кальция, глюкозы, аскорбиновой кислоты.
Эпилептический синдром
Эписиндром лечат с применением противосудорожных препаратов Фенобарбитал, Диазепам. Они успокаивают, улучшают сон.


Минимальная мозговая дисфункция
Для улучшения работы мозга, устранения дисфункций применяют корректоры мозгового кровообращения – Винпоцетин, Кортексин.
Важно: прибыв из стационара домой, родители должны продолжать лечение грудничка. Получать назначенные физиопроцедуры, делать массаж, гимнастику, проходить повторный курс в дневном стационаре.
Последствия и прогнозы
Полного выздоровления можно ожидать только при легкой и средней форме синдрома угнетения (от 20 до 30 % случаев), если проведена своевременная диагностика, выявлены все поражения ЦНС. Для излечения необходима полноценная терапия в остром и раннем восстановительном периоде. В дальнейшем такие груднички полностью восстанавливаются, последствия выражаются в дефиците внимания, гипервозбудимости, некотором отставании от сверстников в первые годы жизни.
Тяжелая форма ПЭ характеризуется существенными последствиями для здоровья. Дети нередко остаются инвалидами. Опасные осложнения гипоксии – ДЦП, эпилепсия, гидроцефалия. Часто пораженными оказываются внутренние органы – развиваются сердечно-сосудистые патологии, заболевания почек, органов дыхания, мраморность кожи.
Профилактика
Основные меры профилактики синдрома угнетения – это забота беременной о здоровье. Беременность нужно планировать, особенно в не юном возрасте. Вылечить все острые патологии, перевести хронические заболевания в состояние стойкой ремиссии. Патологии, возникающие при беременности, нужно корректировать, не допускать состояний, которые провоцируют гипоксию плода. Беременной необходимо посещать акушера-гинеколога, своевременно сообщать о возникающих проблемах.
Снизить вероятность родовых травм помогает выбор роддома, в котором имеется квалифицированный персонал, оборудование для диагностики перинатальных патологий. Ответственное отношение к беременности, забота о собственном здоровье и благополучии растущего плода помогает избежать расстройств ЦНС у новорожденных. При наличии патологий нужно, не жалея времени и сил, лечить грудничка, чтобы избежать опасных последствий для организма ребенка.
Синдромы ЦНС у новорожденных и их последствия: угнетения, перинатальный
Расстройства центральной нервной системы диагностируются более чем у 80% деток. Причем большую часть из них составляют недоношенные малыши. Синдромы ЦНС у новорожденных должны поддаваться срочной коррекции, так как халатное поведение и отсутствие соответствующего лечения могут оставить кроху инвалидом.
Особенность ЦНС у грудничков
Формирование внутренних органов и систем у детей происходит в течение нескольких месяцев после рождения. Как только малыш появляется на свет, у него четко наблюдаются рефлексы, которые передаются ему от родителей и сохраняются на протяжении всей жизни. Спустя некоторое время в организме активизируется выработка особых ферментов, ответственных за регуляцию гормонов, необходимых для нормального функционирования пищеварительной системы.


В силу влияния некоторых факторов, процесс формирования ЦНС нередко дает сбои, итогом чего являются различные отклонения. Они легко корректируются, если своевременно провести терапию. Однако, существуют заболевания, которые с трудом лечатся. Так, например, при диагностировании перинатального синдрома даже длительный прием медикаментов редко приводит к положительным результатам.
Основополагающие факторы
Синдромы угнетения ЦНС у новорожденных возникают по разным причинам. Чаще всего этому предшествуют патологические состояния, воздействующие на организм женщины в период беременности. К таковым относятся:
- Заболевания соматического характера.
- Расстройства углеводного, жирового или белкового обмена.
- Вирусные инфекции.
- Возраст старше 35 лет.
К основополагающим факторам также относится воздействие на организм женщины плохой экологии и отсутствие полноценного питания во время беременности. В роли провокаторов нарушения ЦНС у плода, которые дают о себе знать сразу же после рождения или спустя несколько месяцев после родов, могут выступать курение, прием наркотических средств и алкогольной продукции будущей матерью.


Часто нервные расстройства у грудничков наблюдаются на фоне длительной железодефицитной анемии, развивающейся у беременной. Она характеризуется снижением уровня гемоглобина в крови, который является ответственным за снабжение тканей женского организма и плода кислородом. Именно его длительная нехватка в 90% случаях становится причиной возникновения данных патологий.
Разновидности синдромов у новорожденных
В роли провокаторов развития подобных синдромов могут выступать различные факторы. В зависимости от них данные расстройства подразделяют на:
- Органические. Диагностируются не только у грудничков, но и подростков. Их развитие обуславливается патологическими процессами, происходящими в ГМ. Основными провокаторами являются онкологические заболевания, ОГМ и т.д.
- Перинатальные. Обнаруживаются у грудничков. Имеет несколько подвидов – антенатальные (выявляются в период внутриутробного развития), интранатальные (возникают вследствие травмы непосредственно во время родов) и неонатальные (диагностируются в первые несколько недель после рождения).
Перинатальные расстройства ЦНС у детей также подразделяют на гипоксические и травматические. Первые развиваются на фоне гипоксии, наступающей в утробе матери, или асфиксии, возникающей в процессе родоразрешения. Вторые (их именуют еще резидуальные расстройства) выступают в роли остаточных явлений после полученных травм, следствием которых стали некоторые структурные изменения головного мозга.
Травмы, приводящие к подобным нарушениям в ГМ, сопровождаются серьезными последствиями. Однако, учитывая, что клетки данного органа у новорожденных обладают высокой скоростью самовосстановления, своевременное и правильно подобранное лечение значительно снижает риски возникновения осложнений.
Существует еще такое понятие, как синдром возбуждения ЦНС. Это состояние выявляется у 90% грудничков, которое и является предшественником других, более серьезных психологических расстройств у ребенка.
Фазы протекания синдромов
Поражение нервной системы происходит в 3 этапа. Острая фаза синдрома центральной нервной системы длиться на протяжении одного месяца. Клинические проявления болезни зависят от степени повреждений:
- Легкая. Характеризуется тремором подбородка и рук, частыми пробуждениями, плаксивостью, раздражительностью, бесконтрольными движениями конечностей во сне.
- Средняя. Проявляется снижением мышечного тонуса и активности, ослабеванием врожденных рефлексов, в частности сосания. Но такая клиника наблюдается не долго. Спустя некоторое время данные симптомы сменяются на гиперактивность, изменением цвета кожных покровов (они становятся практически прозрачными), выпуклостью родничка, увеличением окружности головы и т.д. Как правило, при наличии такой симптоматики говорят о развитии гидроцефального синдрома.
- Тяжелая. Данная форма патологии приводит к коме и требует постоянного врачебного контроля.


Для восстановительного периода характерны следующие признаки:
- Задержка психического развития.
- Повышенная раздражительность и возбудимость.
- Двигательные нарушения, которые проявляются в виде дерганий рук и ног во сне, непроизвольными сокращением мышц лица и глаз.
Детки с расстройствами ЦНС отстают в развитии от сверстников. Они поздно начинают ходить и разговаривать. У них практически отсутствует интерес к игрушкам и ко всему, что их окружает.
Последняя фаза синдромов наступает в период с 11-14 месяцев, когда поражение центральной нервной системы у ребенка видно невооруженным взглядом. Малыш становится гиперактивным, практически не разговаривает, у него периодически возникают эпилептические припадки. Если и на данном этапе отклонений не будет проводиться лечение, это закончиться развитием церебрального паралича и наступлением инвалидности.
Формы синдромов центральной нервной системы
Каждое заболевание имеет свои степени развития. Данные синдромы не исключение. Для них характерны следующие формы:
- Легкая.
- Средняя.
- Тяжелая.
В первом случае развитие патологии сопровождается:
- Снижением тонуса мышц.
- Скользящим косоглазием.
- Дрожанием подбородка.
- Непроизвольными движениями конечностями.
- Гиперактивностью.
При средней форме заболевания, у малыша фиксируются:
- Паралич.
- Полное отсутствие эмоций.
- Судороги.
- Повышенная чувствительность.
Тяжелая степень патологии характеризуется:
- Дисфункцией почек.
- Нарушением дыхания.
- Расстройством кишечника.
- Онемением и судорогами конечностей.
- Отсутствием реакции на все происходящее вокруг.
- Непроизвольным движением глаз.
Диагностические мероприятия
В силу того, что расстройства ЦНС могут повлечь за собой серьезные последствия, при первых же признаках таких отклонений, нужно обратиться к детскому педиатру. Он осмотрит малыша и назначит консультацию невролога.
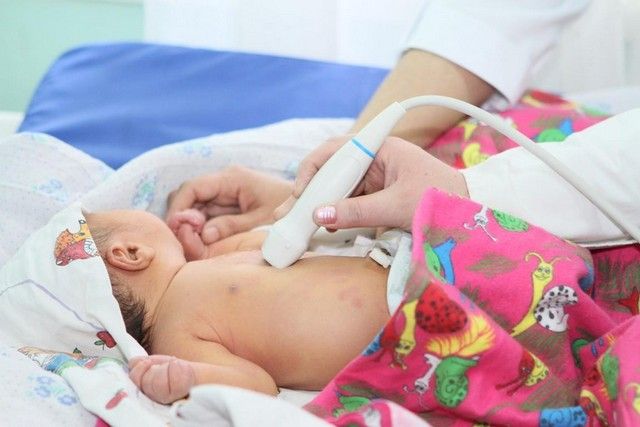

Для постановки точного диагноза, врачу потребуется предоставить всю информацию о протекании беременности и возникших во время родов осложнений, а также о лечении, который малыш получал в первые дни жизни (если оно проводилось). После этого дается направление на прохождение:
- Рентгенологического исследования.
- УЗИ.
- КТ или МРТ головного мозга.
Терапевтические действия
Если у ребенка имеются расстройства нервной системы, то их, как правило, диагностируют сразу же после рождения. Именно в этот момент и требуется начинать лечение, так как в данный период организм малыша продолжает формироваться и шансы достигнуть положительных результатов намного выше.
Синдромы центральной нервной системы устраняются при помощи специальных препаратов, действие которых направлено на улучшение поступления питательных веществ к клеткам ГМ и их регенерацию. Также используются медикаменты, обеспечивающие снабжение головного мозга кислородом и повышение мышечного тонуса. Помимо этого обязательным являются:
- Физиотерапевтические процедуры.
- Массаж.
- ЛФК.
- Остеопатическая терапия.
- Электрофорез.
- Рефлексотерапия и т.д.


Расстройства ЦНС у детей протекают по-разному, соответственно, все лечебные мероприятия назначаются в индивидуальном порядке!
Чем опасен синдром?
Отсутствие должного лечения чревато:
- Отклонениям в психическом развитии.
- Церебральному параличу.
- Эпилепсии.
При тяжелом протекании болезни наступает кома с последующим летальным исходом. Учитывая высокие риски развития столь серьезных осложнений, затягивать с посещением врача при появлении первичных признаков расстройств ЦНС у ребенка не стоит. Только своевременная диагностика и правильно подобранная терапия поможет избежать негативных последствий.
Мнение доктора Комаровского
У 95% новорожденных детей выявляются неврологические нарушения в той или иной степени, и только у 4-5% они требуют лечения. Трясущийся подбородок, дрожание рук и ног, частые срыгивания – это симптомы, наблюдающиеся практически у каждого ребенка в возрасте 0-2 месяцев, которые спустя некоторое время исчезают. В 90% случаях они возникают по причине адаптации малыша к окружающей среде, а не в результате развития серьезных заболеваний.
Терапевтические мероприятия необходимы только в том случае, если у грудничка наблюдаются:
- Эпилептические припадки.
- Энцефалопатия.
- ДЦП и другие заболевания, выявленные в ходе полного обследования.
Если серьезных нарушений в работе центральной нервной системы у ребенка нет, то прогулки на свежем воздухе, прием витаминов, укрепляющие массажи, разумное питание (без перекорма) и частые купания помогут быстро устранить расстройства ЦНС без приема препаратов и госпитализаций.
что это значит у новорожденного ребенка, последствия
Перинатальные поражения центральной нервной системы (ППЦНС) — совокупность патологических состояний, характеризующихся нарушением работы головного и спинного мозга, возникающих внутриутробно, в процессе родов или в первую неделю после рождения. У ребенка могут возникнуть двигательные нарушения, гипервозбудимость, судорожный синдром, гидроцефалия и другие клинические проявления. Для постановки диагноза ППЦНС проводят неврологический осмотр, компьютерную или магнитно-резонансную томографию, электроэнцефалографию и нейросонографию. Лечение основывается на комплексном подходе с использованием лекарственных средств, лечебной физкультуры, массажа и занятий с логопедом.
Причины заболевания
Как проявляется ППЦНС у ребенка
Основная причина поражения центральной нервной системы — гипоксия, приводящая к функциональным и органическим изменениям в спинном или головном мозге. ППЦНС развивается на фоне следующих факторов риска:
- декомпенсированные заболевания у беременной женщины: сахарный диабет, артериальная гипертензия, сердечная недостаточность, болезни почек и др.;
- патологии беременности в виде внутриутробных инфекций, гемолитической болезни плода, гестозов, плацентарной недостаточности;
- патологическое течение родов;
- вредные привычки у беременной, а также прием медикаментов, опасных для развивающегося плода.
У детей с заболеванием часто выявляют несколько причин. Каждый отдельный фактор усиливает силу поражения структур ЦНС и приводит к появлению характерных симптомов.
Разновидности болезни
Диагноз ППЦНС подразделяется на несколько типов, в зависимости от характера повреждающих факторов. Принято выделять три варианта перинатального поражения нервной системы:
- поражение гипоксического генеза, т.е. связанное с нехваткой кислорода во время развития плода, родов или сразу после рождения;
- травматический вариант, характеризующийся родовой травмой;
- смешанная форма с сочетанием двух типов поражения.
Кроме уточнения причин развития заболевания, врач определяет степень нарушения. Всего их три — от стабильного состояния новорожденного без серьезных неврологических расстройств до нарушения жизненно важных функций и комы.
Клинические проявления
Симптомы перинатального поражения зависят от степени выраженности и локализации повреждений центральной нервной системы. Диагноз устанавливает врач-невролог или неонатолог во время обследования новорожденных. К основным проявлениям ППЦНС относят следующие отклонения:
- нарушения мышечного тонуса в виде его повышения или понижения. У детей отмечают чрезмерно согнутые конечности или вялость отдельных мышечных групп;
- тремор пальцев кистей или подбородка;
- угнетение нервной системы — ребенок вялый, неактивен, спит больше возрастной нормы часов;
- гипертензивный синдром с выбуханием родничков на черепе, повышенной возбудимостью, рвотой после пробуждения;
- судорожные проявления различной степени выраженности;
- нарушения работы внутренних органов.
Диагноз ППЦНС: симптомы и лечение
Определенные синдромы зависят от стадии развития заболевания и наличия сопутствующих поражений. Патология имеет 4 периода, которые последовательно сменяют друг друга. Острая стадия характеризуется выраженными клиническими проявлениями: слабостью, гипотонией, нарушениями мышечного тонуса, нарушениями сна, тремором и др.
Следующий период — ранний восстановительный. Выраженность клинических проявлений уменьшается, но появляются очаговые неврологические нарушения в виде парезов, параличей, нарушения функции внутренних органов и гипертензивного синдрома.
Поздняя восстановительная фаза связана с постепенным восстановлением мышечного тонуса. Его нормализация происходит вне зависимости от выраженности поражения структур головного и спинного мозга. Последняя стадия заболевания характеризуется остаточными последствиями в виде неврологических или психических расстройств.
Как поставить диагноз ППЦНС?
Основная задача врачей — своевременно выявить поражение центральной нервной системы и предупредить его дальнейшее прогрессирование. Диагностикой болезни занимаются педиатр, неонатолог и невролог. Помимо изучения имеющихся симптомов и анамнеза беременности и родов, специалисты используют следующие диагностические процедуры:
- ультразвуковое исследование головного мозга, которое проводится через роднички на голове. Позволяет изучить состояние структур ЦНС без проведения длительных и дорогостоящих исследований;
- компьютерная томография, используемая при подозрениях на травматическое происхождение ППЦНС;
- магнитно-резонансная томография (МРТ) — наиболее информативная процедура, позволяющая оценить состояние структур головного мозга и выявить очаги ишемического, воспалительного или опухолевого характера. Недостатком метода является необходимость длительного нахождения ребенка в неподвижном состоянии и недоступность МРТ в небольших лечебных учреждениях;
- УЗИ с допплерографией применяют для оценки кровотока в мозговых сосудах, питающих нервную ткань;
- электроэнцефалография используется для выявления патологических очагов нервного возбуждения в головном мозге. Назначается всем детям с ППЦНС и судорожными проявлениями.
На выбор конкретных методов диагностики влияют периоды заболевания и их доступность в больнице. Интерпретирует результаты обследования только лечащий врач.
Подходы к лечению
Лечение ППЦНС у новорожденных
Терапия перинатального поражения ЦНС проводится в лечебном учреждении. Дети с заболеванием обязательно госпитализируются для проведения обследования. Лечение носит комплексный характер — применяют лекарственные препараты, лечебную физкультуру, массаж и физиотерапевтические методы. Подходы к терапии зависят от стадии болезни и тяжести имеющихся симптомов.
В острую фазу ППЦНС лечебные мероприятия направлены на устранение конкретного синдрома: гипертензивного, двигательных расстройств, гипервозбудимости и др.
Для снижения уровня внутричерепного давления и предупреждения отека головного мозга назначают диуретические средства, уменьшающие образование ликвора в центральной нервной системе. Если препараты не эффективны или гидроцефалия прогрессируют, проводят хирургические вмешательства.
Лекарственные средства назначает только лечащий врач. Медикаменты имеют строгие показания и противопоказания, самолечение очень опасно!
При снижении мышечного тонуса у новорожденного назначают препараты, стимулирующие ЦНС и обеспечивающие его нормализацию. При их применении важно не допустить передозировки лекарственными средствами, приводящей к спастическим изменениям. Если у ребенка наблюдается гипертонус мускулатуры, то применяют лекарственные средства для его снижения.
Помимо лекарств, высокой эффективностью для нормализации тонуса обладают лечебная физкультура, массаж и физиотерапия. В лечении повышенной возбудимости предпочтение отдают фитотерапии и успокоительным препаратам различных фармакологических групп. Если поражение головного мозга возникло на фоне гипоксии, назначают ноотропы и медикаменты, улучшающие кровоснабжение ЦНС.
В период восстановления функций активно проводят лечебную физкультуру и массаж. Это позволяет ускорить нормализацию мышечного тонуса и восстановить основные неврологические двигательные функции. Дополнительно проводят физиотерапию с применением доступных методов.
Негативные последствия
К основным последствиям ППЦНС относят задержку психомоторного и речевого развития. В отсутствие терапии отклонения от возрастных норм прогрессируют, что может привести к необратимым изменениям.
У детей с перинатальным поражением головного мозга часто выявляется синдром дефицита внимания и двигательных нарушений, первые признаки которого выявляются в возрасте 4-5 лет. Дети отличаются неспособностью к концентрации внимания, снижением памяти и сложностями в обучении. Помимо указанных расстройств, возможно развитие эпилепсии, стойкого паралича, снижения остроты зрения и т.д.
Перинатальное поражение спинного и головного мозга требует своевременного обращения за медицинской помощью и начала лечения. Прогноз при ранней терапии благоприятный, так как функции ЦНС постепенно восстанавливаются. При тяжелом поражении нервной системы или попытках самолечения симптомы заболевания прогрессируют, приводя к стойкому неврологическому дефициту в виде судорожных припадков, параличей и др.
Также интересно почитать: какие есть группы риска новорожденных
причины, симптомы, методы лечения, последствия
Новорожденный ребенок имеет еще не до конца сформированные органы и системы, и для окончания формирования требуется некоторое время. Именно в процессе роста малыша также формируется и созревает его ЦНС. Нервная система грудничка помогает регулировать нормальное существование его в мире.
В некоторых случаях может диагностироваться поражение ЦНС новорожденных, которое встречается в последнее время достаточно часто. Угнетение нервной системы может спровоцировать серьезные последствия и оставить ребенка инвалидом.
Особенность строения нервной системы новорожденного
Грудной ребенок отличается от взрослого не только внешними расхождениями, но и строением своего организма, так как все системы и органы не до конца сформированы. В период формирования мозга у ребенка ярко выражены безусловные рефлексы. Сразу же после рождения повышается уровень веществ, регулирующих гормоны, отвечающие за функционирование пищеварительной системы. В то же самое время все рецепторы развиты уже достаточно хорошо.
Причины возникновения патологии ЦНС
Причины и последствия поражения ЦНС новорожденных могут быть самыми различными. Основными факторами, провоцирующими нарушение функционирования нервной системы, являются:
- недостаток кислорода, или гипоксия;
- родовые травмы;
- нарушение нормального обмена веществ;
- инфекционные болезни, которые перенесла будущая мать во время беременности.
Недостаток кислорода, или гипоксия, возникает в случае работы беременной женщины на вредном производстве, при инфекционных болезнях, при курении, предыдущих абортах. Все это нарушает общее кровообращение, а также насыщение крови кислородом, а плод получает кислород вместе с кровью матери.
Одним из факторов, приводящих к поражению нервной системы, считаются родовые травмы, так как любое травмирование может спровоцировать нарушение созревания и последующего развития ЦНС.
Нарушение нормального обмена веществ происходит по тем же причинам, что и недостаток воздуха. К дисметаболическим нарушениям приводит также наркозависимость и алкоголизм будущей матери. Кроме того, влиять на нервную систему может прием медикаментозных сильнодействующих препаратов.
Критичными для плода могут быть инфекционные болезни, перенесенные будущей матерью при вынашивании ребенка. Среди таких инфекций нужно выделить герпес и краснуху. Кроме того, совершенно любые патогенные микробы и бактерии могут спровоцировать необратимые негативные процессы в организме ребенка. В основном проблемы с нервной системой возникают у недоношенных детей.
Периоды протекания патологий ЦНС
Синдром поражения и угнетения нервной системы объединяет в себе несколько патологических состояний, возникающих в период внутриутробного развития, во время родовой деятельности, а также в первые часы жизни грудничка. Несмотря на наличие множества предрасполагающих факторов, в течение болезни выделяют всего лишь 3 периода, а именно:
- острый;
- восстановительный;
- исход болезни.
В каждом периоде поражение ЦНС у новорожденных имеет различные клинические проявления. Помимо этого, у детей может наблюдаться сочетание нескольких различных синдромов. Выраженность каждого протекающего синдрома позволяет определить степень тяжести повреждений нервной системы.
Острое течение болезни
Острый период продолжается на протяжении месяца. Протекание его напрямую зависит от степени повреждений. При легкой форме поражения наблюдается вздрагивание, повышенная возбудимость нервных рефлексов, дрожание подбородка, резкие неконтролируемые движения конечностей, нарушения сна. Ребенок может очень часто плакать без видимых причин.
При средней степени тяжести наблюдается снижение двигательной активности и тонуса мышц, ослабление рефлексов, преимущественно сосания. Это состояние малыша обязательно должно насторожить. К концу первого месяца жизни имеющиеся признаки могут смениться гипервозбудимостью, почти прозрачным цветом кожи, частыми срыгиваниями и метеоризмом. Зачастую ребенку ставят диагноз – гидроцефальный синдром, характеризующийся быстрым увеличением окружности головы, повышением давления, выпуклостью родничка, странными движениями глаз.
При самой тяжелой степени обычно наступает кома. Такое осложнение требует пребывания ребенка в больнице под наблюдением доктора.
Реабилитационный период
Поражение ЦНС у новорожденных во время протекания периода восстановления имеет синдромы:
- повышенной возбудимости;
- эпилептический;
- двигательных нарушений;
- задержки развития психики.
При продолжительном нарушении тонуса мышц зачастую возникают задержки развития психики и наличие нарушений двигательных функций, которые характеризуется непроизвольными движениями, спровоцированными сокращением мышц туловища, лица, конечностей, глаз. Это препятствует совершению нормальных целенаправленных движений ребенка.
При задержке развития психики грудничок начинает гораздо позже удерживать самостоятельно голову, сидеть, ходить, ползать. Также у него недостаточно хорошая мимика, сниженный интерес к игрушкам, слабый крик, задержка появления лепета и гуления. Такие задержки развития психики ребенка обязательно должны насторожить родителей.
Результат болезни
Примерно к году становится очевидным поражение ЦНС у новорожденных, хотя основные симптомы болезни постепенно уходят. Результатом протекания патологии становится:
- задержка развития;
- гиперактивность;
- цереброастенический синдром;
- эпилепсия.
В результате этого может быть детский церебральный паралич и инвалидность ребенка.
Перинатальное поражение ЦНС
Перинатальное поражение ЦНС у новорожденных – собирательное понятие, подразумевающее под собой нарушение функционирования мозга. Подобные нарушения наблюдаются в антенатальный, интранатальный и неонатальный период.
Антенатальный начинается с 28-й недели внутриутробного развития и заканчивается после рождения. Интранатальный включает в себя период родов, начиная от начала протекания родовой деятельности и до момента рождения ребенка. Неонатальный период наступает после рождения и характеризуется адаптацией грудничка к условиям внешней среды.
Основной причиной, по которой возникает перинатальное поражение ЦНС у новорожденных, является гипоксия, которая развивается при неблагополучном протекании беременности, родовых травмах, асфиксии, инфекционных болезнях плода.
Причиной поражения мозга считаются внутриутробные инфекции, а также родовые травмы. Кроме того, может быть поражение спинного мозга, возникающее при травмах во время родов.
Симптомы во многом зависят от периода протекания болезни и степени тяжести поражения. В первый месяц после рождения ребенка наблюдается острый период протекания болезни, характеризующийся угнетением нервной системы, а также гипервозбудимостью. Постепенно нормализуется тонус мышц. Степень восстановления во многом зависит от степени поражения.
Диагностируется болезнь еще в роддоме доктором-неонатологом. Специалист проводит комплексный осмотр малыша и на основании имеющихся признаков ставит диагноз. После выписки из родильного дома ребенок находится под наблюдением невролога. Для постановки более точного диагноза проводится аппаратное обследование.
Лечение должно проводиться с первых часов после рождения ребенка и постановки диагноза. При острой форме терапия проводится строго в условиях стационара под постоянным контролем доктора. Если болезнь имеет легкое течение, то лечение можно проводить в домашних условиях под наблюдением невролога.
Восстановительный период осуществляется комплексно, и при этом вместе с медикаментозными препаратами применяются физиотерапевтические методы, такие как лечебная физкультура, плавание, мануальная терапия, массажи, логопедические занятия. Основной целью таких методов является коррекция психического и физического развития в соответствии с возрастными изменениями.
Гипоксически-ишемическое поражение ЦНС
Так как зачастую именно гипоксия провоцирует поражение нервной системы, то каждая будущая мама должна знать, что приводит к гипоксии и как этого можно избежать. Многие родители интересуются, что это такое гипоксически-ишемическое поражение ЦНС у новорожденных. Выраженность основных признаков болезни во многом зависит от продолжительности гипоксии ребенка во внутриутробном периоде.
Если гипоксия кратковременная, то нарушения не настолько серьезные, более опасно кислородное голодание, продолжающееся на протяжении длительного времени. В таком случае, могут произойти функциональные нарушения мозга или даже гибель нервных клеток. Для предотвращения расстройства нервной системы у грудничка женщина во время вынашивания ребенка должна очень внимательно относиться к состоянию своего здоровья. При подозрении на наличие болезней, провоцирующих гипоксию плода, нужно сразу же обратиться к доктору для проведения лечения. Зная, что это такое — гипоксически-ишемическое поражение ЦНС у новорожденных, и каковы признаки болезни, можно предотвратить возникновение патологии при проведении своевременного лечения.
Формы и симптомы протекания болезни
Поражение ЦНС у новорожденных может протекать в нескольких различных формах, а именно:
- легкая;
- средняя;
- тяжелая.
Легкая форма характеризуется тем, что в первые дни жизни ребенка может наблюдаться чрезмерная возбудимость нервных рефлексов, слабый тонус мышц. Может появляться скользящее косоглазие или неправильное, блуждающее движение глазных яблок. Через некоторое время может наблюдаться дрожь подбородка и конечностей, а также беспокойные движения.
Средняя форма имеет такие симптомы, как отсутствие эмоций у ребенка, плохой мышечный тонус, паралич. Могут наблюдаться судороги, чрезмерная чувствительность, непроизвольное движение глаз.
Тяжелая форма характеризуется серьезными нарушениями нервной системы с постепенным ее угнетением. Это появляется в виде судорог, почечной недостаточности, нарушениях деятельности кишечника, сердечно-сосудистой системы, органов дыхания.
Диагностика
Так как последствия поражения центральной нервной системы могут быть достаточно опасными, поэтому важно своевременно диагностировать нарушения. Больные дети в основном ведут себя нехарактерно для новорожденных, именно поэтому при появлении первых симптомов болезни обязательно нужно обратиться к доктору для проведения обследования и последующего лечения.
Изначально доктор проводит осмотр новорожденного, однако этого зачастую недостаточно. При малейшем подозрении на наличие патологии доктор назначает проведение компьютерной томографии, ультразвуковую диагностику, а также рентген. Благодаря комплексной диагностике можно своевременно выявить проблему и провести лечение с применением современных средств.
Проведение лечения поражения ЦНС
Некоторые патологические процессы, протекающие в организме грудничка, в запущенной стадии могут быть необратимыми, поэтому требуют принятия неотложных мер и своевременной терапии. Лечение новорожденных должно проводиться в первые месяцы их жизни, так как в этот период организм грудничка способен полностью восстановить нарушенные функции мозга.
Отклонения в работе ЦНС корректируются при помощи медикаментозной терапии. В ее состав включены препараты, способствующие улучшению питания нервных клеток. В ходе проведения терапии применяются препараты, стимулирующие кровообращение. С помощью медикаментозных препаратов можно снизить или повысить мышечный тонус.
Чтобы больные дети смогли быстрее восстановиться, в комплексе с медикаментозными препаратами применяется остеопатическая терапия и физиотерапевтические процедуры. Для проведения курса реабилитации показан массаж, электрофорез, рефлексотерапия и многие другие методики.
После стабилизации состояния ребенка разрабатывается индивидуальная программа проведения поддерживающей комплексной терапии и осуществляется регулярное наблюдение за состоянием малыша. На протяжении года анализируется динамика состояния ребенка, подбираются другие методики терапии, способствующие скорейшему восстановлению и развитию требуемых умений, навыков и рефлексов.
Профилактика поражения ЦНС
Чтобы не допустить возникновения тяжелой и опасной болезни, нужно проводить профилактику поражений ЦНС грудничка. Для этого доктора рекомендуют планировать беременность заранее, своевременно проходить требуемые обследования и отказаться от вредных привычек. При надобности проводится противовирусная терапия, делаются все необходимые прививки, а также нормализуется гормональный фон.
Если же поражение ЦНС грудничка все же произошло, то важно оказать помощь новорожденному с первых часов его жизни и проводить постоянный контроль за состоянием малыша.
Последствия поражения ЦНС
Последствия и осложнения поражения ЦНС у новорожденного ребенка могут быть очень серьезными, опасными для здоровья и жизни, и выражаются они в виде:
- тяжелых форм психического развития;
- тяжелых форм моторного развития, ДЦП;
- эпилепсии;
- неврологического дефицита.
Своевременное выявление заболевания и грамотно проведенная терапия помогут избавиться от серьезных проблем со здоровьем и не допустить возникновения осложнений.
Синдром угнетения у новорожденных что это такое
Синдром угнетения у новорожденных последствия — Мамино счастье
Аномалии центральной нервной системы формируются во время перинатального периода, который длится с 28 недели беременности по 7 день жизни.
Нарушения появляются в утробе матери, во время родов или сразу после рождения. Синдром угнетения у новорожденных и гипервозбудимость — основные проявления перинатальной энцефалопатии.
Расстройства ЦНС характеризуются двигательными нарушениями, гидроцефалией, судорогами, отставанием в развитии.
Причины возникновения
Сбои, которые являются последствиями дисфункции мозга, входят в понимание собирательного термина перинатальной транзиторной энцефалопатии. Структурные патологии главного органа ЦНС при рождении приводят к гидроцефалии, эпилепсии, детскому церебральному параличу.
Синдром угнетения — это следствие поражения клеток головного мозга невоспалительного характера. Причинами патологии становится аномальное течение беременности и родов:
- Соматически отягощенная история вынашивания: болезни сердца, сахарный диабет, пиелонефрит, гипертония и бронхиальная астма у будущей матери.
- Неблагоприятное вынашивание с рисками выкидыша, внутриутробной инфекцией, гестозами и фетоплацентарной недостаточностью.
- Стремительные или затяжные роды, узкий таз у матери, рождение раньше срока или слабость родовой деятельности.
- Вредные привычки, от которых не удалось избавиться во время вынашивания ребенка: употребление алкоголя, курение, прием антибиотиков и других запрещенных беременным препаратов.
- Влияние производственных и экологических факторов, пищевых токсинов.
- Действия акушеров, вызвавшие внутричерепную родовую травму при тазовом предлежании, неправильном вхождении головки в малый таз, использовании щипцов и вакуума.
- Легкая форма нарушений развивается при стрессах, избыточной тревожности и раздражительности будущей матери под действием гормона кортизола.
Головной мозг повреждается при нарушении дыхания, врожденных пороках сердца, заражении крови. Синдром угнетения провоцируется введением роженице сульфата магния.
Основная симптоматика
Синдром угнетения проявляется сразу после рождения, если причиной стала гипоксия во время беременности или родов или внутриутробное инфицирование. Признаки, возникающие спустя несколько часов после рождения, указывают на инфицирование в процессе родоразрешения или внутрижелудочковое кровоизлияние. Развитие синдрома угнетения на 3–5 сутки от рождения обусловлено инфекционным токсикозом.
Шкала Апгар в баллах служит ориентиром при оценке функции нервной системы у недоношенных детей:
- 6–7 — чрезмерная нервно-рефлекторная возбудимость, судороги;
- 4–6 — угнетение ЦНС и гипертензионно-гидроцефальный синдром;
- 1–4 балла — это прекоматозное состояние или кома.
Неонатолог осматривает новорожденного на предмет поражения ЦНС:
- слабый или запоздалый крик;
- продолжительный цианоз;
- угнетенный сосательный рефлекс;
- патологии двигательной активности.
Синдром угнетения ЦНС проявляется в выраженной форме:
- вялостью;
- подавлением рефлексов;
- мышечной гипотонией.
При мягкой форме грудничок часто вскидывает ножками и ручками, плачет, тяжело засыпает и некрепко спит. Неврологи диагностируют мышечную дистонию, тремор подбородка. Изменения обычно проходят на протяжении первого месяца без последствий.
При умеренной степени выявляются очаговые неврологические поражения: анизокория (разница в диаметре зрачков), опущение века, сходящееся косоглазие, дрожание зрачка, нарушенное сосание и глотание, асимметрия носогубных складок и разница сухожильных рефлексов.
При тяжелой степени угнетения наблюдается адинамия, атония, отсутствуют рефлексы и реакции на боль (укол затупленной иглой), замедляются пульс и дыхание. Состояние может сохраняться до двух месяцев, заканчивается развитием неврологических расстройств.
Невропатологи выделяют четыре степени угнетения центральной нервной системы:
- Летаргия — состояние постоянного сна. Разбуженный младенец проявляет малое количество безусловных рефлексов. Их исчезновение зависит от тяжести летаргии.
- Оглушенность выражается в том, что в ответ на прикосновение ребенок гримасничает, слабо двигает конечностями, зажмуривается. Присутствует рефлекс Бабинского, верхний хватательный, но малыш не сосет грудь.
- Ступор — стадия, при которой реакция возникает только на боль. Характерно тоническое сгибание ручек и ножек в ответ на раздражители.
- Кома бывает разных степеней, что зависит от угнетения сухожильного, хватательного и рефлекса Бабинского.
Выделяют несколько синдромов в развитии энцефалопатии:
- Нарушение двигательной функции формируется по гипо- или гипертоническому типу, проявляется гиперкинезами, парезами и пар
Синдром угнетения новорожденных — Информация по педиатрии
Пост опубликован: 05.02.2014
Синдром угнетения новорожденных развивается у детей с весом до 1000-1200 г. У недоношенных со сроком гестации 26-28 недель и весом 800-1100 г, которые по степени своей зрелости поначалу не нуждаются в ИВЛ, в первые 2 дня жизни может развиваться кратковременный период возбуждения и повышенной двигательной активности от нескольких часов до 1-2 дней с последующим переходом в стадию выраженного угнетения.
Эта трансформация состояния может наблюдаться при нарастающем внутрижелудочковым кровоизлиянием 2—3 степени и соответственно рассматриваться как один из клинических вариантов этого патологического состояния. В то же время такая картина не исключает проявления внутриутробной или развития интранатальной инфекции. Важным диагностическим тестом в этих случаях является проведение люмбальной пункции на 3-5-й день жизни.
Симптоматика
Синдром угнетения новорожденных в равной степени может отражать как неинфекционные, так и инфекционные патологические состояния. Он характеризуется сочетанием следующих признаков: гипотонии мышц, гиподинамии, гипорефлексии, заторможенности, снижении эмоционального тонуса и реакции на болевые раздражения, угнетении сосания у детей, которые по сроку гестации способны к активному сосанию.
Выраженность этих симптомов, и в первую очередь заторможенность ребенка и его слабая реакция на болевые раздражения определяет степень угнетения, крайним проявлением которой является кома.
Синдром угнетения новорожденных может быть выражен уже при рождении ребенка (анте-интранатальная гипоксия, внутриутробная инфекция), развиться спустя несколько часов после рождения (интранатальная инфекция, ВЖК 3—4 степени) или значительно позднее, на 3-5-й день жизни. Позднее появление синдрома угнетения обусловлено, как правило, развитием инфекционного токсикоза.
Длительное сохранение синдрома угнетения, первые признаки которого выражены с рождения, могут быть обусловлены двумя причинами: тяжестью первоначального процесса (тяжелая асфиксия, генерализованная ВУИ) или присоединением другого патологического состояния: внутрижелудочковое кровоизлияние 3—4 степени, наслоение которой на фоне интранатальной асфиксии поначалу может пройти незамеченным, или инфекционным токсикозом.
Соответственно с этим длительное сохранение синдрома угнетения новорожденных может представлять не единое целое одного заболевания, а отражать несколько патологических состояний с разными этиологией и патогенезом.
Одной из причин синдрома угнетения новорожденных может быть фетальная гипермагниемия, обусловленная введением беременной женщине перед родами большого количества магния сульфата.
Возникли вопросы или что-то непонятно? Спросите у редактора статьи — здесь.
От синдрома угнетения, обусловленного патологическим процессом, следует отличать медикаментозную загруженность на фоне седативной терапии, которая может наблюдаться у детей при ИВЛ, а также при лечении судорожного и абстинентного синдрома.
Статью подготовил и отредактировал: врач-хирург Пигович И.Б.
Видео:
Полезно:
Респираторный дистресс-синдром у новорожденных
- CareNotes
- Респираторный дистресс-синдром у новорожденных
Этот материал нельзя использовать в коммерческих целях, в больницах или медицинских учреждениях. Несоблюдение может повлечь за собой судебный иск.
ЧТО НУЖНО ЗНАТЬ:
Что такое респираторный дистресс-синдром?
Респираторный дистресс-синдром (RDS) — это состояние, которое вызывает проблемы с дыханием у новорожденных.Это состояние также называется болезнью гиалиновой мембраны. Это может начаться в течение нескольких минут или часов после рождения вашего ребенка. Это наиболее часто встречается у недоношенных детей, потому что их легкие могут быть не полностью развиты.
Что вызывает RDS?
Незаконченные легкие могут не вырабатывать достаточно сурфактанта. Поверхностно-активное вещество — это вещество, вырабатываемое в крошечных воздушных мешочках легочной ткани. Сурфактант сохраняет крошечные воздушные мешочки открытыми, чтобы ваш ребенок мог получать достаточно кислорода во время дыхания. Без достаточного количества сурфактанта воздушные мешочки разрушаются и вызывают проблемы с дыханием.
Что увеличивает риск развития RDS у моего ребенка?
- Он родился до 37 недель.
- Он родился от матери, больной диабетом.
- У его брата был RDS.
- Ему не хватало кислорода до, во время или сразу после рождения.
Каковы признаки и симптомы RDS?
У вашего ребенка может быть любое из следующего:
- У него учащенное дыхание или периоды его отсутствия.
- Он издает хрипящие звуки, особенно когда он выдыхает.
- Кожа между ребрами и вокруг них втягивается, когда ребенок вдыхает, или середина груди вашего ребенка может глубоко погрузиться во время дыхания.
- Его ноздри раздуваются, когда он дышит.
- У него бледная или голубая кожа, губы и ногти.
Как диагностируется RDS?
Лечащий врач вашего ребенка проведет физический осмотр вашего ребенка. Вашему ребенку могут потребоваться следующие анализы:
- Газы крови: Эти тесты также называют газами артериальной крови (ABG).Кровь берется из артерии обычно на запястье вашего ребенка. ГКД может быть проведен, если у вашего ребенка проблемы с дыханием или другие проблемы, вызванные его болезнью.
- Анализы крови: Кровь может быть взята, чтобы узнать, есть ли у вашего ребенка инфекция или другие проблемы. Вашему ребенку, возможно, потребуется много раз сдавать кровь.
- Рентген грудной клетки: Это снимок легких и сердца вашего ребенка. Медицинские работники могут сделать рентген, чтобы узнать, есть ли у вашего ребенка RDS или другие проблемы.
- Пульсоксиметр: Это прибор, который определяет количество кислорода в крови вашего ребенка.Медицинские работники используют этот аппарат, чтобы узнать, нужно ли вашему ребенку больше кислорода.
Как лечится RDS?
Младенцы с RDS обычно помещаются в отделение интенсивной терапии новорожденных (NICU). Ваш ребенок может лежать в инкубаторе или на теплой кровати. Медицинские работники будут внимательно следить за вашим ребенком. Они будут делать анализы, смотреть прикроватные мониторы и часто проверять вашего ребенка. Вашему ребенку может понадобиться любое из следующего:
- Опора для дыхания:
- Кислород: Вашему ребенку понадобится дополнительный кислород, чтобы он мог лучше дышать.Кислород может быть теплым и увлажненным (смешанным с водяным паром). Медицинские работники могут надеть на голову вашего ребенка прозрачный кислородный колпак. Вашему ребенку может потребоваться СРАР (постоянное положительное давление в дыхательных путях), вводимый через носовые канюли. Носовые канюли аккуратно вставляются в ноздри ребенка и фиксируются лентой. CPAP помогает вашему ребенку сохранять легкие наполненными воздухом.
- Эндотрахеальная трубка (ЭТ): Вашему ребенку может быть вставлена ЭТ-трубка в горло или нос. Длинная пластиковая трубка соединяет трубку ET с дыхательным аппаратом, называемым вентилятором.Когда вашему ребенку станет лучше, медицинские работники отучат его от аппарата ИВЛ. Это означает, что они будут проверять, может ли ваш ребенок дышать без помощи вентилятора. Как только ваш ребенок сможет дышать без помощи аппарата ИВЛ, медицинские работники удалят трубку ЭТ.
- Физиотерапия грудной клетки и отсасывание: Физиотерапия грудной клетки (СРТ) и отсасывание могут выполняться часто. Медицинские работники делают это, чтобы разжижить слизь в легких вашего ребенка и сохранить его дыхательные пути чистыми.Это поможет вашему ребенку легче дышать. Врач постучит ребенка по груди и удалит всю слизь.
- Лекарства:
- Заместительная терапия сурфактантом: Сурфактант вводится вашему ребенку через трубку ET. Это может помочь предотвратить RDS или сделать его менее серьезным. Ваш ребенок может получить 1 или несколько доз.
- Бронходилататоры: Это может быть дано, чтобы открыть дыхательные пути вашего ребенка, чтобы он мог легче дышать.
- Мочегонные средства: Это может быть дано, чтобы помочь организму вашего ребенка избавиться от лишней жидкости или воды.Это поможет вашему ребенку легче дышать.
- Обезболивающее: Это поможет вашему ребенку оставаться спокойным и комфортным, если он испытывает боль.
- Седативные средства: Это помогает сохранить спокойствие вашего ребенка, пока он поправляется.
Каковы риски RDS?
- В редких случаях ЭТ-трубка может на некоторое время привести к прекращению работы голосовых связок вашего ребенка. У вашего ребенка может возникнуть утечка воздуха в ткань легких или грудную клетку. Пупочные катетеры, используемые во время лечения, могут вызвать образование тромба.
- Без лечения проблемы с дыханием у вашего ребенка ухудшатся. У вашего ребенка может быть кровотечение в голове или легких. Он может заразиться инфекцией или у него возникнут проблемы с желудком и сердцем. RDS может вызвать у вашего ребенка долгосрочные проблемы со здоровьем. К ним относятся проблемы с легкими, плохое зрение и слепота. К ним также относятся проблемы с обучением и координацией (движением) или повреждение мозга. С лечением или без него тяжелый РДС может быть опасным для жизни.
Что я могу сделать, чтобы помочь своему ребенку, когда у него RDS?
- Вы можете сесть у постели ребенка, чтобы он утешал и поддерживал.Вы можете поговорить с малышом или нежно погладить его. Спросите своего врача о том, как лучше всего успокоить вашего ребенка.
- Если вы планируете кормить грудью, важно как можно скорее начать сцеживать грудь. Обратитесь к врачу за информацией об использовании молокоотсоса для сбора молока и о том, как хранить молоко, чтобы ребенок мог пить позже.
Соглашение об уходе
У вас есть право помочь спланировать уход за своим ребенком. Узнайте о состоянии здоровья вашего ребенка и о том, как его можно лечить.Обсудите варианты лечения с лечащим врачом вашего ребенка, чтобы решить, какой уход вы хотите для своего ребенка. Вышеуказанная информация носит исключительно учебный характер. Он не предназначен для использования в качестве медицинского совета по поводу индивидуальных состояний или лечения. Поговорите со своим врачом, медсестрой или фармацевтом перед тем, как следовать любому лечебному режиму, чтобы узнать, безопасно ли оно для вас и эффективно.
© Copyright IBM Corporation 2020 Информация предназначена только для использования конечным пользователем и не может быть продана, распространена или иным образом использована в коммерческих целях.Все иллюстрации и изображения, включенные в CareNotes®, являются собственностью A.D.A.M., Inc. или IBM Watson Health
, защищенной авторским правом. Дополнительная информация
Всегда консультируйтесь со своим поставщиком медицинских услуг, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности
Узнайте больше о респираторном дистресс-синдроме у новорожденных
Сопутствующие препараты
.
Респираторный дистресс-синдром | NHLBI, NIH
Также известен как
Болезнь гиалиновой мембраны,
Неонатальный респираторный дистресс-синдром,
Детский респираторный дистресс-синдром,
Дефицит поверхностно-активного вещества
Респираторный дистресс-синдром (РДС) — распространенное нарушение дыхания, которым страдают новорожденные.РДС чаще всего встречается у недоношенных детей, поражая почти всех новорожденных, родившихся до 28 недель беременности. Реже РДС может поражать доношенных новорожденных.
RDS чаще встречается у недоношенных новорожденных, потому что их легкие не могут вырабатывать достаточное количество сурфактанта. Поверхностно-активное вещество — это пенистое вещество, которое держит легкие полностью расширенными, так что новорожденные могут дышать воздухом после рождения.
Без достаточного количества сурфактанта легкие разрушаются, и новорожденному приходится много работать, чтобы дышать.Он или она может быть не в состоянии дышать достаточным количеством кислорода, чтобы поддерживать органы тела. У большинства детей, у которых развивается RDS, появляются признаки проблем с дыханием и недостатка кислорода при рождении или в течение первых нескольких часов после этого. Недостаток кислорода может привести к повреждению головного мозга и других органов ребенка, если его не лечить вовремя.
RDS может со временем измениться, превратившись в бронхолегочную дисплазию или БЛД. Это еще одно нарушение дыхания, которое может поражать младенцев, особенно недоношенных.
RDS обычно развивается в первые 24 часа после рождения.Если у недоношенных новорожденных все еще есть проблемы с дыханием к тому времени, когда они достигают 36 недель беременности, им может быть поставлен диагноз ПРЛ. Некоторые из жизненно важных методов лечения, используемых при RDS, могут способствовать развитию ПРЛ. Некоторые новорожденные с РДС выздоравливают и никогда не болеют ПРЛ.
Благодаря лучшему лечению и достижениям медицины большинство новорожденных с РДС выживают. Однако после возвращения домой этим младенцам может потребоваться дополнительная медицинская помощь. У некоторых детей бывают осложнения от RDS или его лечения. Серьезные осложнения могут включать хронические проблемы с дыханием, такие как астма и ПРЛ; нарушение зрения; и проблемы с движением, обучением или поведением.
Изучите эту тему «Здоровье», чтобы узнать больше о респираторном дистресс-синдроме, нашей роли в исследованиях и клинических испытаниях, направленных на улучшение здоровья, и о том, где найти дополнительную информацию.
.
Респираторный дистресс-синдром у новорожденных (при выписке)
- CareNotes
- Респираторный дистресс-синдром у новорожденных
- Медицинская помощь при выписке
Этот материал нельзя использовать в коммерческих целях, в больницах или медицинских учреждениях. Несоблюдение может повлечь за собой судебный иск.
ЧТО НУЖНО ЗНАТЬ:
Респираторный дистресс-синдром (RDS) — это состояние, которое вызывает проблемы с дыханием у новорожденных.Это состояние также называется болезнью гиалиновой мембраны. Это может начаться в течение нескольких минут или часов после рождения вашего ребенка. Это наиболее часто встречается у недоношенных детей, потому что их легкие могут быть не полностью развиты.
ИНСТРУКЦИИ ПО РАЗРЯДУ:
Лекарства:
- Бронходилататоры: Это лекарство может быть дано, чтобы открыть дыхательные пути вашего ребенка, чтобы он мог легче дышать.
- Мочегонные средства: Это лекарство может быть дано, чтобы помочь организму вашего ребенка избавиться от лишней жидкости или воды.Это поможет вашему ребенку легче дышать.
- Дайте ребенку лекарство в соответствии с указаниями. Обратитесь к лечащему врачу вашего ребенка, если вы считаете, что лекарство не работает должным образом. Сообщите ему или ей, если у вашего ребенка аллергия на какие-либо лекарства. Постоянно составляйте список лекарств, витаминов и трав, которые принимает ваш ребенок. Укажите суммы, а также когда, как и почему они принимаются. Принесите список или лекарства в контейнерах для последующих посещений. Носите с собой список лекарств вашего ребенка на случай чрезвычайной ситуации.
Кислород:
Вашему ребенку может потребоваться дополнительный кислород, чтобы облегчить ему дыхание. Его можно вводить через пластиковую маску на рот и нос. Его можно вводить через пару коротких тонких трубок, которые находятся внутри его носа. Сообщите педиатру вашего ребенка, если у него пересохнет нос, появится покраснение или язвы на коже.
Проконсультируйтесь с педиатром вашего ребенка по указанию:
Вашему ребенку потребуется пристальное наблюдение. Спросите, когда вам следует привести ребенка в следующий визит.Запишите свои вопросы, чтобы не забывать задавать их во время посещения ребенка.
Не курите ребенка:
Сюда входит сигаретный и прочий табачный дым. Никогда не курите и не позволяйте другим курить рядом с вашим ребенком, потому что это может вызвать раздражение легких вашего ребенка.
Обратитесь к педиатру вашего ребенка, если:
- У вашего ребенка высокая температура.
- Ваш ребенок ест не так много, как должен.
- Вы думаете, что ваш ребенок худеет или не набирает вес.
- У вас есть вопросы или опасения по поводу состояния вашего ребенка или ухода за ним.
Немедленно обратитесь за помощью или позвоните 911, если:
- Вашему ребенку трудно дышать, или у него есть паузы в дыхании.
- Губы или ногти у вашего ребенка синие.
- Симптомы вашего ребенка не улучшаются и не ухудшаются.
© Copyright IBM Corporation 2020 Информация предназначена только для использования Конечным пользователем, ее нельзя продавать, распространять или иным образом использовать в коммерческих целях.Все иллюстрации и изображения, включенные в CareNotes®, являются собственностью A.D.A.M., Inc. или IBM Watson Health
, охраняемой авторским правом.
Приведенная выше информация носит исключительно учебный характер. Он не предназначен для использования в качестве медицинского совета по поводу индивидуальных состояний или лечения. Поговорите со своим врачом, медсестрой или фармацевтом перед тем, как следовать любому лечебному режиму, чтобы узнать, безопасно ли оно для вас и эффективно.
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об ограничении ответственности в отношении медицинских услуг
Подробнее о респираторном дистресс-синдроме у новорожденных (при выписке)
Сопутствующие препараты
IBM Watson Micromedex
.
Респираторный дистресс-синдром у новорожденных (стационар)
Этот материал нельзя использовать в коммерческих целях, в больницах или медицинских учреждениях. Несоблюдение может повлечь за собой судебный иск.
ЧТО НУЖНО ЗНАТЬ:
Респираторный дистресс-синдром (RDS) — это состояние, которое вызывает проблемы с дыханием у новорожденных. Это состояние также называется болезнью гиалиновой мембраны. Это может начаться в течение нескольких минут или часов после рождения вашего ребенка.Это наиболее часто встречается у недоношенных детей, потому что их легкие могут быть не полностью развиты.
КОГДА ВЫ ЗДЕСЬ:
Информированное согласие
— это юридический документ, объясняющий, какие тесты, методы лечения или процедуры могут вам понадобиться. Информированное согласие означает, что вы понимаете, что будет сделано, и можете принимать решения о том, чего хотите. Вы даете свое разрешение, когда подписываете форму согласия. Вы можете попросить кого-нибудь подписать эту форму за вас, если вы не можете ее подписать. Вы имеете право понимать свое медицинское обслуживание известными вам словами.Прежде чем подписывать форму согласия, осознайте риски и преимущества того, что будет сделано. Убедитесь, что на все ваши вопросы есть ответы.
Пульсоксиметр:
Этот аппарат постоянно сообщает медицинским работникам уровень кислорода у вашего ребенка. Никогда не выключайте пульсоксиметр, даже если звучит сигнал тревоги.
Знаки жизнедеятельности:
К ним относятся измерение температуры, артериального давления, пульса и дыхания вашего ребенка. Медицинские работники могут использовать катетер вашего ребенка или обернуть крошечную манжету вокруг руки ребенка для измерения артериального давления.Они могут использовать катетер для измерения давления крови в сердце вашего ребенка. Медицинские работники будут прослушивать пульс и дыхание с помощью стетоскопа. Температура вашего ребенка будет измеряться крошечным кожным зондом, прикрепленным к его коже, или термометром.
Артериальная линия:
Это крошечная трубка, которая вводится в артерию (кровеносный сосуд) руки или ноги вашего ребенка. Он подключен к машине, которая будет давать вашему ребенку жидкость.
IV:
Внутривенная капельница — это крошечная трубка, вводимая в вену (кровеносный сосуд) вашего ребенка.Внутривенная капельница вашего ребенка будет подключена к аппарату, который будет давать ребенку жидкости и лекарства.
Пупочные катетеры:
Эти крошечные трубки можно вводить в кровеносные сосуды культи пуповины. Культя пуповины торчит из пупка. Этот катетер помогает медицинским работникам измерять кровяное и сердечное давление, брать кровь и давать лекарства, кровь и жидкость. Ваш ребенок также может кормиться через этот катетер.
Лекарства:
- Заместительная терапия сурфактантом: Сурфактант вводится вашему ребенку через трубку ET.Это может помочь предотвратить RDS или сделать его менее серьезным. Ваш ребенок может получить 1 или несколько доз.
- Бронходилататоры: Это может быть дано, чтобы открыть дыхательные пути вашего ребенка, чтобы он мог легче дышать.
- Мочегонные средства: Это может быть дано, чтобы помочь организму вашего ребенка избавиться от лишней жидкости или воды. Это поможет вашему ребенку легче дышать.
- Обезболивающее: Это поможет сохранить спокойствие и комфорт вашего ребенка, если он испытывает боль.
- Седативные средства: Это помогает успокоить вашего ребенка, пока он поправляется.
Тестов:
- Газы крови: Эти тесты также называют газами артериальной крови (ГАК). Кровь на анализ крови может быть взята из пупочного катетера вашего ребенка. Его можно взять из артерии или артериальной линии на руке, запястье, ноге или ступне. Результаты ABG помогают врачам узнать, насколько увеличить или уменьшить кислород вашего ребенка.
- Анализы крови: Эти анализы помогают поставщикам медицинских услуг больше узнать о здоровье вашего ребенка. Кровь для этих анализов обычно берется из пупочного катетера вашего ребенка или из его пятки.
- Рентген грудной клетки: Это помогает медицинским работникам узнать, как работают легкие и сердце вашего ребенка. Если у вашего ребенка есть аппарат искусственной вентиляции легких, рентгеновские лучи также могут показать, правильно ли установлена трубка ET.
- Монитор сердца: Это также называется ЭКГ или электрокардиограммой. На тело малыша кладут три липких подушечки. У каждой площадки есть провод, подключенный к экрану. На этом экране отображается изображение (изображение) каждого сердцебиения. За сердцем вашего ребенка все время наблюдают, чтобы убедиться, что с ним все в порядке.
Обращение:
- Кислород: Вашему ребенку понадобится дополнительный кислород, чтобы он мог лучше дышать. Кислород может быть теплым и увлажненным (смешанным с водяным паром). Медицинские работники могут надеть на голову вашего ребенка прозрачный кислородный колпак. Вашему ребенку может потребоваться СРАР (постоянное положительное давление в дыхательных путях), вводимый через носовые канюли. Носовые канюли аккуратно вставляются в ноздри ребенка и фиксируются лентой. CPAP помогает вашему ребенку сохранять легкие наполненными воздухом.
- Эндотрахеальная трубка (ЭТ): Вашему ребенку может быть вставлена трубка ЭТ в горло или нос.Длинная пластиковая трубка соединяет трубку ET с дыхательным аппаратом, называемым вентилятором. Когда вашему ребенку станет лучше, медицинские работники отучат его от аппарата ИВЛ. Это означает, что они будут проверять, может ли ваш ребенок дышать без помощи вентилятора. Как только ваш ребенок сможет дышать без помощи аппарата ИВЛ, медицинские работники удалят трубку ЭТ.
- Физиотерапия грудной клетки и отсасывание: Физиотерапия грудной клетки (CPT) и отсасывание могут выполняться часто.Медицинские работники делают это, чтобы разжижить слизь в легких вашего ребенка и сохранить его дыхательные пути чистыми. Это поможет вашему ребенку легче дышать. Врач постучит ребенка по груди и удалит всю слизь.
Как помочь ребенку, пока у него RDS:
- Вы можете сидеть у кровати ребенка, чтобы он утешал и поддерживал его. Вы можете поговорить с малышом или нежно погладить его. Спросите своего врача о том, как лучше всего успокоить вашего ребенка.
- Если вы планируете кормить грудью, важно как можно скорее начать сцеживать грудь.Спросите у медицинских работников о сцеживании и хранении грудного молока для вашего ребенка.
РИСКИ:
- В редких случаях из-за ЭТ-трубки голосовые связки вашего ребенка на время перестают работать. У вашего ребенка может возникнуть утечка воздуха в ткань легких или грудную клетку. Пупочные катетеры, используемые во время лечения, могут вызвать образование тромба.
- Без лечения проблемы с дыханием у вашего ребенка ухудшатся. У вашего ребенка может быть кровотечение в голове или легких. Он может заразиться инфекцией или у него возникнут проблемы с желудком и сердцем.RDS может вызвать у вашего ребенка долгосрочные проблемы со здоровьем. К ним относятся проблемы с легкими, плохое зрение и слепота. К ним также относятся проблемы с обучением и координацией (движением) или повреждение мозга. С лечением или без него тяжелый РДС может быть опасным для жизни.
ДОГОВОР ОБ УХОДЕ:
У вас есть право помочь спланировать уход за своим ребенком. Узнайте о состоянии здоровья вашего ребенка и о том, как его можно лечить. Обсудите варианты лечения с лечащим врачом вашего ребенка, чтобы решить, какой уход вы хотите для своего ребенка.
© Copyright IBM Corporation 2020 Информация предназначена только для использования Конечным пользователем, ее нельзя продавать, распространять или иным образом использовать в коммерческих целях. Все иллюстрации и изображения, включенные в CareNotes®, являются собственностью A.D.A.M., Inc. или IBM Watson Health
, охраняемой авторским правом.
Приведенная выше информация является только учебным пособием. Он не предназначен для использования в качестве медицинского совета по поводу индивидуальных состояний или лечения. Поговорите со своим врачом, медсестрой или фармацевтом перед тем, как следовать любому лечебному режиму, чтобы узнать, безопасно ли оно для вас и эффективно.
Дополнительная информация
Всегда консультируйтесь со своим лечащим врачом, чтобы информация, отображаемая на этой странице, соответствовала вашим личным обстоятельствам.
Заявление об ограничении ответственности в отношении медицинских услуг
Подробнее о респираторном дистресс-синдроме у новорожденных (стационарное лечение)
Сопутствующие препараты
IBM Watson Micromedex
.

