| В большинстве случаев эффективным является консервативный подход к лечению, особенно если заболевание диагностировано на ранней стадии. Терапия может включать:
Хирургические методы лечения Если прочее лечение неэффективно, врач может рекомендовать оперативное вмешательство. Эту процедуру проведет хирург, специализирующийся на операциях на грудной клетке (торакальной хирургии) или кровеносных сосудах (сосудистой хирургии). Хирургическое вмешательство при компрессионном синдроме верхней апертуры грудной клетки имеет риск осложнений, таких как повреждение плечевого сплетения. Операция может быть выполнена с использованием нескольких разных доступов, в том числе:
При венозном или артериальном компрессионном синдроме до проведения декомпрессии верхней апертуры грудной клетки хирург может вводить лекарственные средства для растворения тромбов. Кроме того, в некоторых случаях хирург может провести процедуру по удалению кровяного сгустка из вены или артерии или провести хирургическую коррекцию вены или артерии до декомпрессии верхней апертуры грудной клетки. В некоторых случаях перед хирургом встает необходимость заменить пораженную артерию трансплантатом. Эта процедура может быть выполнена одновременно с процедурой удаления первого ребра. |
Синдром грудного выхода
Синдром грудного выхода относится к болезням периферических нервов и сосудов. Шея и руки в течение суток постоянно активно двигаются. Во время движения при врожденной особенности строения (добавочные шейные ребра, короткие мышцы, малое расстояние между ключицей и первым ребром) происходит сдавливание нервов, артерий и вен. Травмирование кровеносных сосудов и нервных корешков между ключицей и первым ребром постепенно приводит к мучительной боли в руках, сопровождающейся онемением пальцев рук, изменением цвета кожных покровов. Такие нарушения наблюдаются при работе или занятиях спортом, сопровождающимися частым подъемом рук вверх, резкими движениями рук (например, игра в теннис, игра на музыкальных инструментах, работа с клавиатурой, мытье окон и т. п.).
п.).
Выявляются неврологический, сосудистый и смешанный варианты синдрома грудного выхода. Чаще выявляется неврологический вариант, который характеризуется сдавливанием пучка нервных корешков. В таком случае пациенты предъявляют жалобы на боль и слабость в руке, онемение, покалывание, «ощущение ползания мурашек». Сосудистый вариант отмечается при сдавливании подключичных сосудов. В этом случае наблюдается мраморность либо изменение цвета кожных покровов рук. Наиболее мучительные проявления при смешанном варианте синдрома грудного выхода, когда имеются признаки сдавливания не только нервов, но и сосудов на выходе из грудной клетки. Проявляется смешанный вариант болью в области шеи и плеч, онемением, покалыванием в пальцах и слабостью мышц кистей рук. Подъем рук вверх усиливает интенсивность болевого синдрома и изменения окраски кожных покровов верхних конечностей. При своевременной постановке неврологом диагноза и направлении пациента к сосудистому хирургу прогноз течения синдрома грудного выхода более благоприятный.
Будьте здоровы!
Записаться на прием к неврологу
Врач невролог — Васильева Людмила Викторовна
Записаться можно по телефону (391) 205−00−48 или через личный кабинет
Синдром верхней апертуры грудной клетки | Международная ассоциация мануальной терапии др. Типальдоса
Боли верхней конечности и плечевого пояса, которые возникают вследствие этого синдрома, могут быть обусловлены компресией нервно-сосудистого пучка различными плотными структурами (кости, связки, мышцы) в верхнем отверстии грудной клетки. Поскольку нервно- сосудистый пучок проходит в тесном пространстве между ключицей и первым ребром, а также лестничными мышцами, то при любом патологическом отклонении в них может происходить компресия сосудов или нервов. Этот синдром не имеет ни этиологического, ни функционального единства и поэтому представляет большую проблему с его терапией. Он может вызвать боль в плечах и шее, которое сопровождается онемением пальцев рук. Проявления патологии зависит от того, какая анатомическая структура компрессирована.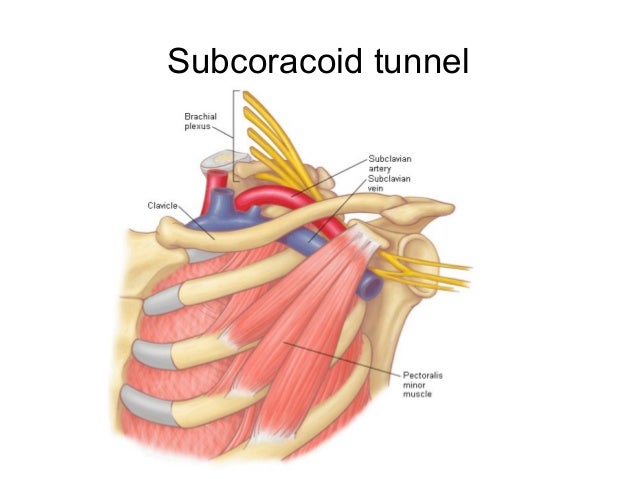 Чаще всего ущемляется нерв, что приводит к чувству покалывания в руке, боли, отсутствия чувствительности, нарушении движений, ухудшении микромоторики пальцев, сильной усталости в руке.
Чаще всего ущемляется нерв, что приводит к чувству покалывания в руке, боли, отсутствия чувствительности, нарушении движений, ухудшении микромоторики пальцев, сильной усталости в руке.
Сосудистые симптомы, хотя и бывают реже, но могут привести к тяжелым последствиям. При компрессии вены может образоваться отек, появится сильная боль и чувство высокого давления, онемение. Артериальная компрессия может привести к цианозу конечности, боли, онемении, исчезновению чувствительности. В случае длительного игнорирования симптомов, компрессия может вызвать ишемические изменения и некроз мягких тканей.
Примечание: диагноз этого синдрома стал наиболее распространенным диагнозом в медицинском сообществе. Если согласно нашей оценки определится, что основная причина носит мышечный характер, мы выполняем терапию с помощью техник FDM, растяжением и реабилитационными упражнениями. Как правило, в этой ситуации для полного восстановления необходимо ограниченное количество сеансов. Если будет установлено, что основная проблема — это ребра, которые вызывают компрессию, мы будем ссылаться на ортопедическую оценку специалиста. Часто решением проблемы является хирургическое вмешательство.
Если будет установлено, что основная проблема — это ребра, которые вызывают компрессию, мы будем ссылаться на ортопедическую оценку специалиста. Часто решением проблемы является хирургическое вмешательство.
АЭРОБИКА | Наука и жизнь
Эрг-аэробика — это комплексная система профилактики заболеваний, обусловленных так называемыми «повторяющимися травмирующими воздействиями при работе с компьютером». Она была разработана двумя специалистами в области лечебной физкультуры членами Американской ассоциации физиотерапии Дэниелом Сейдлером (Daniel Seidler) и Перри Бономо (Perry Bonomo).
Эрг-упражнения призваны повысить выносливость человека и продуктивность его работы. Они просты, не привлекают внимания окружающих и занимают очень мало времени. Их можно выполнять в любое время, где бы вы ни находились: во время перерывов на кофе, разговаривая по телефону или ожидая транспорт на автобусной остановке. Это поможет поддерживать прекрасную физическую форму и незаметно для вас станет естественным способом выполнения работы — здоровым и безболезненным.
Приведем некоторые полезные эрг-упражнения.
«Глядя в небо».
Поза: стоя.
1. В положении стоя положите руки на бедра.
2. Медленно отклоняйтесь назад, глядя на небо или в потолок.
3. Вернитесь в исходное положение.
Повторите 10 раз.
Цель этого упражнения — устранение вредных эффектов от неподвижного сидения в течение длительного периода времени и профилактика грыжи межпозвоночных дисков поясничного отдела.
«Египтянин».
Поза: сидя или стоя.
1. Смотрите прямо перед собой, а не вверх и не вниз.
2. Надавите указательным пальцем на подбородок.
3. Сделайте движение шеей назад.
Совет: совершая это движение, продолжайте смотреть прямо перед собой, не смотрите вверх или вниз. Для этого представьте, что кто-то, стоящий позади вас, тянет за нить, проходящую через ваш подбородок.
Оставайтесь в этом положении в течение 5 секунд.
Повторите 10 раз.
Цель упражнения — укрепление мышц задней стороны шеи для улучшения осанки и предотвращения болей в области шеи. Упражнение способствует предотвращению синдрома запястного канала, дисфункции височно-нижне-челюстного сустава, грыжи межпозвоночных дисков шейного отдела, синдрома верхней апертуры грудной клетки.
«Абра-Кадабра».
Поза: сидя.
1. Положите руки на подлокотники, запястья должны быть вытянуты ладонями вниз.
2. Абра: медленно сожмите ладони в кулак.
3. Кадабра: медленно разожмите кулаки.
Повторите 10 раз.
Цель упражнения: усиление кровотока к ладоням, снятие напряжения в запястьях и ладонях, удаление продуктов распада из области запястного канала и ладоней.
«Разговор с ладонью».
Поза: сидя или стоя.
1. Вытяните левую руку перед собой, как будто вы указываете на что-то, находящееся на уровне плеч.
2. Отогните левую кисть назад так, чтобы пальцы были направлены в потолок.
3. Правой рукой осторожно потяните назад пальцы на левой руке, немного отгибая кисть назад.
Оставайтесь в этом положении 10 секунд.
Повторите 5 раз.
Цель: растягивание мышц-разгибателей запястья и пальцев (мышц, проходящих через запястный туннель и входящих в кисть руки), увеличение притока крови по сосудам, проходящим через запястье и ладонь, профилактика синдрома запястного канала.
«Приподнимание крышки стола».
Поза: сидя.
1. Положите предплечья на подлокотники.
2. Положите кисти под крышку стола ладонями вверх.
3. Надавите ладонями на внутреннюю поверхность крышки стола. Не приподнимайте стол на самом деле, просто напрягите мышцы предплечья, осуществляющие это движение.
Совет: не давите слишком сильно, смысл упражнения состоит в том, чтобы активизировать мышцы с целью их укрепления.
Оставайтесь в таком положении 5 секунд.
Повторите 5 раз.
Цель: укрепление мышц-разгибателей запястья (мышц, проходящих от запястья вверх к внутренней стороне локтя), профилактика синдрома запястного канала.
Осанка.
| Рассказать друзьям: |
« начало (часть I)
Руководство по эргономике
часть II
Осанка — это положение, которое принимает ваше тело, когда вы сидите за компьютером.
Правильная осанка необходима для профилактики заболеваний шеи, рук, ног и спины. Необходимо так организовать свое рабочее место, чтобы осанка была оптимальной, что снизит риск ПВПН и ПТВРК.
Правильная осанка
Далее предлагаются советы по эргономичной организации рабочего места за компьютером.
- Уши должны располагаться точно в плоскости плеч.
- Плечи должны располагаться точно над бедрами.
- Голову держите ровно по отношению к обоим плечам, голова не должна наклоняться к одному плечу.
- Когда вы смотрите вниз, голова должна находиться точно над шеей, а не наклоняться вперед.

- Более детальное описание организации рабочего места находится здесь.
Неправильная осанка
При следующих типах неправильной осанки вероятность ПВПН и ПТВРК повышается.
- Сгорбленное положение:
- Увеличивает и без того большую нагрузку на позвоночник.
- Заставляет жидкое содержимое межпозвоночных дисков поясничного отдела позвоночника оттекать назад, что может привести к грыже межпозвоночных дисков поясничного отдела.
- Приводит к чрезмерному растяжению мышц, поддерживающих осанку.
Сгорбленное положение может приводить к заболеваниям:
Синдром запястного канала.
Грыжа межпозвоночных дисков поясничного отдела.
Грыжа межпозвоночных дисков шейного отдела.
- Голова выдвинута вперед
- Такая осанка часто возникает по следующим причинам:
- глядя на экран монитора, пользователь напрягается, что заставляет его вытягивать шею вперед;
- сидя в такой позе, приходится откидывать голову назад, чтобы разглядеть объект, расположенный прямо перед вами.
 Это усиливает прогиб шейного отдела позвоночника;
Это усиливает прогиб шейного отдела позвоночника; - вытягивание головы вперед вызывает напряжение мышц основания головы и шеи, что ограничивает кровоток в сосудах шеи, т.е.
- кровоснабжение головы и отток крови от нее.
Напряженные мышцы у основания головы и шеи при вытягивании головы вперед могут привести к следующим нарушениям:
головные боли
боль в шее
боль в руках и кистях
Сутулость
Линия плеч располагается не точно над линией бедер и под линией ушей. Сутулость вызывает чрезмерную нагрузку на плечевые сухожилия, что приводит к напряжению мышц плеча. Сутулость может приводить к развитию синдрома запястного канала и синдрома ущемления плеча.
Эрг-упражнения для улучшения осанки
«Глядя в небо»
Поза: стоя
- В положении стоя положите руки на бедра.
- Медленно отклоняйтесь назад, глядя на небо или в потолок.
- Вернитесь в исходное положение.
Повторите 10 раз.
Цель этого упражнения — устранение вредных эффектов от неподвижного сидения в течение длительного периода времени и профилактика грыжи межпозвоночных дисков поясничного отдела.
«Египтянин»
Поза: сидя или стоя
- Смотрите прямо перед собой, а не вверх и не вниз.
- Надавите указательным пальцем на подбородок.
- Сделайте движение шеей назад.
Совет: совершая это движение, продолжайте смотреть прямо перед собой, не смотрите вверх или вниз. Для этого представьте, что кто-то, стоящий позади вас, тянет за нить, проходящую через ваш подбородок.
Оставайтесь в этом положении в течение 5 секунд.
Повторите 10 раз.
Цель — укрепление мышц задней стороны шеи для улучшения осанки и предотвращения болей в области шеи.
- Упражнение способствует предотвращению:
- синдрома запястного канала
- вытягиванию шеи вперед
- дисфункции височно-нижнечелюстного сустава
- грыжи межпозвоночных дисков шейного отдела
- синдрома верхней апертуры грудной клетки
«Абра-кадабра»
Поза: сидя
Положите руки на подлокотники, запястья должны быть вытянуты ладонями вниз.
Абра-: медленно сожмите ладони в кулак.
-Кадабра: медленно разожмите кулаки.Повторите 10 раз.
- Цель упражнения:
- усиление кровотока к ладоням;
- снятие напряжения в запястьях и ладонях;
- удаление продуктов распада из области запястного канала и ладоней.
Неподвижное положение
Длительное пребывание в одной и той же позе заставляет мышцы работать непрерывно без отдыха. ПВПН и ПТВРК могут возникать в результате неподвижного сидения, когда из-за отсутствия достаточного отдыха или изменения позы в мышцах накапливаются продукты распада, вызывающие болезненные ощущения.
Для удаления продуктов распада и питания мышц необходимо адекватное кровоснабжение. Даже незначительное изменение положения тела каждые полчаса смещает нагрузку на другие мышцы, что позволяет мышцам отдыхать и запасаться топливом (питательными веществами).
- Предлагаем некоторые варианты смены положения тела:
- поднимите или опустите сидение кресла;
- подвиньте спинку кресла повыше или пониже;
- встаньте;
- придвиньте кресло ближе к столу или отодвиньте подальше от стола;
- поднимите или опустите полку с клавиатурой.

Мышцы, поддерживающие положение тела (осанку)
Мышцы спины, шеи и живота поддерживают вертикальное положение тела. Они должны получать кровоснабжение, достаточное для того, чтобы обеспечивать вертикальное положение головы и прямую спину в течение дня. Сильные мышцы помогают сохранять правильную осанку в течение более длительных периодов времени и повышают продуктивность работы. Следующие эрг-упражнения способствуют укреплению этих мышц.
Синдром запястного канала
Синдром запястного канала по существу представляет собой травму запястья. Чтобы понять его сущность, необходимо разобраться в физиологии. Запястье — это место соединения лучевой и локтевой костей (костей предплечья) и восьми костей кисти (мелких костей ладони). Через запястный канал проходят срединный нерв и 9 сухожилий мышц кисти. Срединный нерв обеспечивает чувствительность поверхности большого, указательного и среднего пальцев со стороны ладони, поверхности безымянного пальца, обращенной к большому пальцу, а также тыльной стороны кончиков тех же пальцев. Срединный нерв иннервирует мышцы, обеспечивающие движения большого, указательного и среднего пальцев.
Срединный нерв иннервирует мышцы, обеспечивающие движения большого, указательного и среднего пальцев.
Патологическое состояние, называемое синдромом запястного канала (СЗК), вызывается ущемлением срединного нерва в запястном канале. Оно возникает при распухании срединного нерва и/или сухожилий кисти. Чаще всего СЗК — это ПВПН в результате многочасового сидения за компьютером с неправильной осанкой. Накапливающаяся травма вызывает накопление продуктов распада в области запястного канала. Если пользователь не делает регулярных перерывов и не выполняет простые эрг-упражнения для кисти, продукты распада вызывают распухание, а затем и развитие СЗК.
Не все случаи болей в запястье объясняются СЗК.
- Другие синдромы, такие, как:
- грыжа межпозвоночных дисков шейного отдела,
- синдромы верхней апертуры грудной клетки или
- ущемление плеча
часто ошибочно диагностируют как СЗК.
В следующем разделе описаны симптомы СЗК и упражнения для его профилактики. продолжение »
продолжение »
Оглавление
Моршанский Александр
Менеджер проекта
FALTO «Не человек для мебели, а мебель для человека»
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ СИНДРОМА ВЕРХНЕЙ ГРУДНОЙ АПЕРТУРЫ | Гаибов
1. Акатов О. В. Обоснование трансаксиллярного доступа в хирургическом лечении травматических повреждений плечевого сплетения: Дис…. канд. мед. наук. М., 1988. 129 с.
2. Балмагамбетов Б. Р. Синдром грудного выхода (этиопатогенез, клиника, диагностика и лечения): Автореф. дис. … канд. мед. наук. Алма-Ата, 1992. 34 с.
3. Варданян А. В. Клиника, диагностика и показания к хирургическому лечению синдрома компрессии сосудисто-нервного пучка на выходе из грудной клетки: Дис. … канд. мед. наук. М., 1990. 153 с.
4. Древаль О. Н., Акатов О. В., Сарычев С. Л. Чрескожная радиочастотная деструкция суставных нервов в лечении болевых синдромов при спондилоартрозах шейного отдела позвоночника // Успехи теоретической и практической медицины. М., 2001. Вып. 4. С. 76-79.
Древаль О. Н., Акатов О. В., Сарычев С. Л. Чрескожная радиочастотная деструкция суставных нервов в лечении болевых синдромов при спондилоартрозах шейного отдела позвоночника // Успехи теоретической и практической медицины. М., 2001. Вып. 4. С. 76-79.
5. Оглезнев К. Я., Степанян М. А., Кузнецов А. В. Болевые синдромы при дегенеративных поражениях шейного отдела позвоночника: диагностика и методы лечения // Нейрохирургия. 2000. № 3. С. 29-34.
6. Петров В. И. Нарушение кровообращения при компрессионном синдроме грудного выхода // Клин. хир. 2000. № 10. С. 11-12.
7. Петровский Б. В., Беличенко И. А., Крылов В. С. Хирургия ветвей дуги аорты. М.: Медицина, 1970. 351 с.
8. Покровский А. В., Москаленко Ю. Д., Гаштов А. Х., Селезнев А. Н. Эффективность операции пересечения передней лестничной мышцы при скалениус-синдроме // Журн. неврол. и психиатр. им. С. С. Корсакова. 1976. № 8. С. 1172-1177.
В., Москаленко Ю. Д., Гаштов А. Х., Селезнев А. Н. Эффективность операции пересечения передней лестничной мышцы при скалениус-синдроме // Журн. неврол. и психиатр. им. С. С. Корсакова. 1976. № 8. С. 1172-1177.
9. Adson A. W., Coffey J. R. Cervical rib: A Method of anterior approach for relief of symptoms by division of the scalenus anticus // Ann. Surg. 1927. Vol. 85. P. 839-857.
10. Clagett O. T. Presidental address: Research and prose arch // J. Thorac. Cardiovasc. Surg. 1962. Vol. 44. P. 153-166.
11. Fulford P. E., Baguneid M. S., Ibrahim M. R. et al. Outcome of transaxillary rid resection for thoracic outlet syndrome a 10-year experience // Cardiovascular. Surg. 2001. Vol. 9, № 6. P. 620-624.
12. Kenny R. A., Traynor G. B., Withington D., Keegan D. J. Thoracic outlet syndrome: a useful exercise treatment option // Am. J. Surg. 1993. Vol. 165. P. 282-284.
Kenny R. A., Traynor G. B., Withington D., Keegan D. J. Thoracic outlet syndrome: a useful exercise treatment option // Am. J. Surg. 1993. Vol. 165. P. 282-284.
13. Leffert R. D. Thoracic outlet syndromes // Hand Clin. 1992. № 2. P. 285-296.
14. Lindgren K. Conservative treatment of thoracic outlet syndrome: a 2-year follow-up. Arch. Phys. Med. Rehabil. 1997. Vol. 78. P. 373-378.
15. Lord J. W. Surgical management of shoulder girdle syndrome new operative procedure for hyperabduction, costaclavicular, cervical rib and scalenus syndromes // Arch. Surg. l953. Vol. 6. P. 69-83.
16. Martin G. T. First rib resection for the thoracic outlet syndrome // Br. J. Neurosurg. 1993. Vol. 7. P. 35-38.
7. P. 35-38.
17. Melliere D., Becquemin J.-P., Cheviller B. Severe injuries resulting from operations for thoracic outlet syndrome: can they be avoided? // J. Cardiovasc Surg. 1991. Vol. 32. P. 599-603.
18. Owens J. C. Thoracic outlet compression syndromes // Vasc. Surg. Principles and Techniques. Norwalk. 1985. Ch. 52. P. 877-902.
19. Qvarfordt P. G., Ehrenfeld W. K., Stoney R. J. Supraclavicular radical scalenotomy and transaxillary first rib resection for the thoracic outlet syndrome: a combined approach // Am. J. Surg. 1984. Vol. 148. P. 111-116.
20. Roos D. B. New concepts of thoracic antler syndrome that explain ethiolody, symptoms, diagnosis and treatment // Vasc. Surg. 1980. Vol. 13. P. 313-321.
1980. Vol. 13. P. 313-321.
21. Reilly L. M., Stoney R. J. Supraclavicular approach for thoracic outlet decompression // J. Vasc. Surg. 1988. Vol. 8. P 329-334.
22. Roos D. B. The place for scalenectomy and first -rib resection in thoracic outlet syndrome // Surgery. 1989. Vol. 92. P. 1077-1085.
23. Sanders R. J., Monsour J. W., Gerber W. F. et al. Scalenectomy Versus first rib resection for treatment of the thoracic outlet syndrome // Surgery. 1979. Vol. 85. P. 109-121.
24. Sharp W. J., Nowak L. R., Zamani T. et al. Long-term follow-up and patient satisfaction after for thoracic outlet syndrome // Ann. Vasс. Surg. 2001. Vol. 15, № 1. P. 32-36.
25. Simonet J. Diagnosis and treatment of thoracic outlet syndrome // Min. Med. 1989. Vol. 66. P. 19-23.
Simonet J. Diagnosis and treatment of thoracic outlet syndrome // Min. Med. 1989. Vol. 66. P. 19-23.
26. Thompson J., Jansen F. Thoracic outlet syndrome // Br. J. Surg. 1996. Vol. 83. P. 435-436.
27. Urschel H. C. The history of surgery for thoracic outlet syndrome // Chest. Surg. Clin. N. Am. 2000. Vol. 10, № 1. P. 183-188.
28. Urschel Y.C., Razzuk M. A. Managament of the thoracic outlet syndrome // N. Eng. J. Med. 1972. Vol. 286, № 21. P. 1140-1146.
29. Vriesendop J. J., Dmytrenko G.S Dietrich T., Koski C. L. Anti-peripheral nerve myelin antibodies and terminal activationm products of complement serum patients with acute brachial plexus neropathy //Arch. Neurol. 1993. Vol.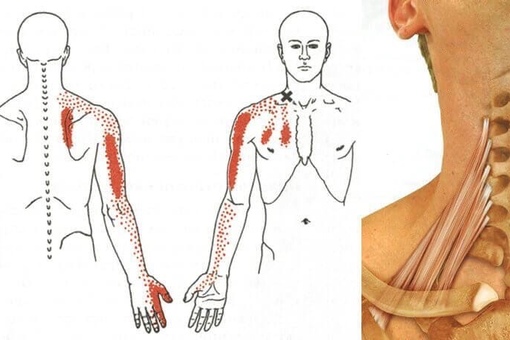 50. P. 1301-1303.
50. P. 1301-1303.
Хирургические аспекты синдрома верхней апертуры грудной клетки у детей и подростков
Синдром верхней апертуры грудной клетки (СВАГК) как самостоятельное заболевание впервые был описан в 1958 г. C. Rob и A. Standeven [30] и объединил группу симптомов, которые появляются при компрессии в межлестничном промежутке нервов плечевого сплетения и подключичных сосудов (артерии и вены). Сдавление сосудисто-нервного пучка наступает в результате избыточной физической нагрузки на верхние конечности и плечевой пояс, после травмы в области верхней апертуры, а также из-за присутствия врожденных аномалий скелета и мягких тканей. К ним относятся добавочные шейные ребра, измененное I ребро, псевдоартрозы ключицы, мегаапофиз, гипертрофированные лестничные и/или грудные мышцы и связки. Их подробное анатомическое описание представлено в классификации, предложенной D. Roos (см. таблицу) [22]. В литературе СВАГК упоминается также как компрессионный синдром, синдром лестничной мышцы, синдром торакального выхода, в зарубежных источниках — thoracic outlet syndrome. Данные о первой операции декомпрессии верхней апертуры относят к 1910 г., ее выполнил хирург Т. Murphy (Австрия) [23]. В популяции СВАГК встречается у 0,3-2% населения в типичном возрастном интервале от 25 до 40 лет [2, 21, 29]. Крайне редко синдром наблюдается у детей. В литературе описаны единичные и малочисленные группы пациентов (максимальная выборка 25 детей) [4, 21, 22, 29, 39, 41]. По данным некоторых клинических наблюдений [2, 7, 10, 13, 19, 24, 25, 27, 33], самые ранние проявления СВАГК зафиксированы у ребенка 6 лет [5].
Данные о первой операции декомпрессии верхней апертуры относят к 1910 г., ее выполнил хирург Т. Murphy (Австрия) [23]. В популяции СВАГК встречается у 0,3-2% населения в типичном возрастном интервале от 25 до 40 лет [2, 21, 29]. Крайне редко синдром наблюдается у детей. В литературе описаны единичные и малочисленные группы пациентов (максимальная выборка 25 детей) [4, 21, 22, 29, 39, 41]. По данным некоторых клинических наблюдений [2, 7, 10, 13, 19, 24, 25, 27, 33], самые ранние проявления СВАГК зафиксированы у ребенка 6 лет [5].
На основании клинической картины выделяют три типа синдрома: артериальный (a.СВАГК), венозный (v.СВАГК) и неврогенный (n.СВАГК) соответственно определенной структуре сосудисто-нервного пучка [2, 6, 9, 38]. У детей и подростков доминируют сосудистые формы, составляющие 33-74% [4, 21], в то время как почти у 95% взрослых СВАГК имеет неврологическую природу, а венозный и артериальный типы составляют 2-5 и 1-2% соответственно [4, 7, 21, 29]. Отмечено, что типичными для взрослых больных с n. СВАГК являются тяжелая физическая работа, профессиональный спорт и травмы (хлыстовая травма за рулем) в анамнезе, что не характерно для детей и во многом объясняет различное течение синдрома в этих возрастных группах [4]. Кроме того, ряд авторов полагают, что врожденные аномалии скелета гораздо чаще вызывают именно сосудистую компрессию и их чаще диагностируют в детском возрасте [21]. Между тем у тех подростков, которые регулярно занимаются спортом, риск развития СВАГК возрастает [21, 29]. В группе больных, проанализированной D. Rigberg и соавт. [29], 75% детей с n.СВАГК и 100% с v.СВАГК активно занимались тяжелой атлетикой, бейсболом и волейболом. «Рискованными» видами спорта с этой точки зрения являются также плавание, синхронное плавание, водное поло [2, 13]. Несмотря на упомянутые выше различия в преобладании клинических форм, клиническая картина СВАГК у детей и взрослых сходна. Так как синдром является редким заболеванием, его часто не распознают даже при наличии типичных признаков [28, 39].
СВАГК являются тяжелая физическая работа, профессиональный спорт и травмы (хлыстовая травма за рулем) в анамнезе, что не характерно для детей и во многом объясняет различное течение синдрома в этих возрастных группах [4]. Кроме того, ряд авторов полагают, что врожденные аномалии скелета гораздо чаще вызывают именно сосудистую компрессию и их чаще диагностируют в детском возрасте [21]. Между тем у тех подростков, которые регулярно занимаются спортом, риск развития СВАГК возрастает [21, 29]. В группе больных, проанализированной D. Rigberg и соавт. [29], 75% детей с n.СВАГК и 100% с v.СВАГК активно занимались тяжелой атлетикой, бейсболом и волейболом. «Рискованными» видами спорта с этой точки зрения являются также плавание, синхронное плавание, водное поло [2, 13]. Несмотря на упомянутые выше различия в преобладании клинических форм, клиническая картина СВАГК у детей и взрослых сходна. Так как синдром является редким заболеванием, его часто не распознают даже при наличии типичных признаков [28, 39]. По разным данным, с момента первого обращения больного и до постановки диагноза проходит до 17,5 мес [21, 29], несмотря на имеющийся алгоритм диагностики (рис. 1) [4].Рисунок 1. Алгоритм диагностики СВАГК у детей и подростков. В детской практике наблюдения СВАГК считаются почти казуистическими [21].
По разным данным, с момента первого обращения больного и до постановки диагноза проходит до 17,5 мес [21, 29], несмотря на имеющийся алгоритм диагностики (рис. 1) [4].Рисунок 1. Алгоритм диагностики СВАГК у детей и подростков. В детской практике наблюдения СВАГК считаются почти казуистическими [21].
Заподозрить v.СВАГК позволяет появление у больного отека, цианоза и боли в верхней конечности при движении или в покое. Характерно расширение поверхностной венозной сети верхней конечности и грудной стенки [8]. Причинами могут служить энергичное гиперотведение руки (например, при игре в мяч) или поднятие большого веса (силовые виды спорта), перелом ключицы или его неправильная консолидация. При этом в месте соединения I ребра с ключицей возникает сдавление подключичной вены [4, 22]. Частный случай v.СВАГК известен как синдром Педжета-Шреттера, или «тромбоз усилия» [17, 40]. Как сообщают L. Arthur и соавт. [4], процент v.СВАГК у лиц женского пола растет, что нехарактерно для типичного распределения у взрослых, при котором венозная форма у мужчин преобладает в соотношении 2:1. Авторы связывают эту тенденцию с широким вовлечением девочек-подростков в профессиональный спорт.
Авторы связывают эту тенденцию с широким вовлечением девочек-подростков в профессиональный спорт.
Среди возможных причин возникновения тромбоза у детей могут быть состояния гиперкоагуляции крови, антифосфолипидный синдром [21]. Описано также наблюдение гормональной контрацепции в анамнезе у девочек старшего возраста [4]. При диагностике приоритет отдается динамической флебографии («золотой стандарт»). Ультразвуковая допплерография (УЗДГ) широко применяется, но ее результаты иногда могут быть сомнительными, а диагностическая чувствительность не превышает 71% [4, 8, 22]. S. Melby и соавт. [22] полагают, что при отрицательных данных УЗДГ на фоне выраженной клинической картины диагноз сосудистого тромбоза снимать неправомерно. Тромбоз подключичной артерии, а также ее аневризма (с характерным наличием пульсирующего объемного образования в области ключицы) встречаются крайне редко и почти всегда вызваны травматизацией сосуда добавочным шейным ребром [7, 40]. Больные жалуются на быструю утомляемость верхней конечности, боль, бледность кожи [21, 39, 40].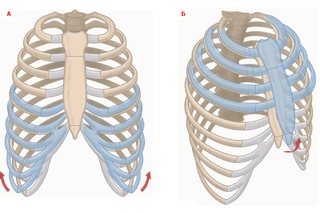 При подозрении на а.СВАГК обязательно проведение нагрузочных проб. При пробе EAST (Elevated arm stress test) пациент разводит руки в стороны и интенсивно сжимает и разжимает пальцы. Положительный результат пробы подразумевает возникновение признаков артериальной недостаточности из-за компрессии сосуда. Проба была введена в практику американским хирургом D. Roos и больше известна как Roos’ test [9, 35]. Другой диагностической пробой для больных с а.СВАГК является проба Райта/Wright’s test (признаки артериальной компрессии при гиперотведении верхней конечности). Что касается известной пробы Адсона (Adson’s test), то она считается менее надежной, чем первые две, поскольку бывает положительной у здоровых людей. Пробу проводят путем одномоментной пальпации пульса на обеих лучевых артериях пациента на глубоком вдохе и с поворотами головы в разные стороны, на стороне поражения пульс исчезает [40].
При подозрении на а.СВАГК обязательно проведение нагрузочных проб. При пробе EAST (Elevated arm stress test) пациент разводит руки в стороны и интенсивно сжимает и разжимает пальцы. Положительный результат пробы подразумевает возникновение признаков артериальной недостаточности из-за компрессии сосуда. Проба была введена в практику американским хирургом D. Roos и больше известна как Roos’ test [9, 35]. Другой диагностической пробой для больных с а.СВАГК является проба Райта/Wright’s test (признаки артериальной компрессии при гиперотведении верхней конечности). Что касается известной пробы Адсона (Adson’s test), то она считается менее надежной, чем первые две, поскольку бывает положительной у здоровых людей. Пробу проводят путем одномоментной пальпации пульса на обеих лучевых артериях пациента на глубоком вдохе и с поворотами головы в разные стороны, на стороне поражения пульс исчезает [40].
Наиболее сложным для диагностики является n.СВАГК. В литературе общепризнано, что никакого инструментального исследования, которое позволило бы однозначно подтвердить n.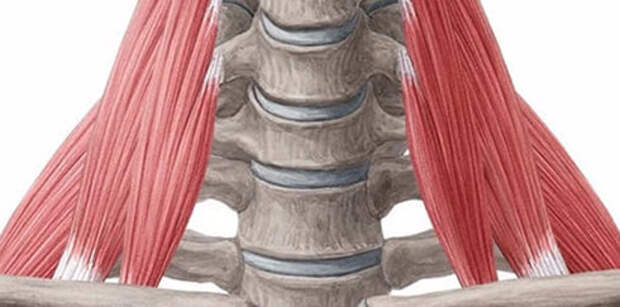 СВАГК, на сегодняшний день нет [4, 9, 19, 21, 36, 39, 40]. В распоряжении хирурга имеются неспецифические жалобы таких больных на парестезии, онемение верхней конечности, периодические или постоянные боли в надключичной области с иррадиацией или без таковой. В редких наблюдениях удается выявить ослабление мышечного тонуса и функций мышц руки. Помимо рутинных рентгенографии, КТ и МРТ шейной и грудной областей, всем пациентам при подозрении на неврогенную форму проводят электронейромиографию, в ряде наблюдений определяют соматосенсорные вызванные потенциалы и выполняют диагностическую блокаду лестничных мышц [4, 7, 15, 29]. Как правило, результаты этих исследований дополнительных сведений не дают. Информативность КТ и МРТ при n.СВАГК не превышает информативность рентгенограммы, так как другие причины компрессии нервов (помимо наличия скелетных аномалий) выявить не удается [3, 4, 9, 38]. Показатели электронейромиографии даже при выраженной клинической картине n.СВАГК не выходят за рамки нормы.
СВАГК, на сегодняшний день нет [4, 9, 19, 21, 36, 39, 40]. В распоряжении хирурга имеются неспецифические жалобы таких больных на парестезии, онемение верхней конечности, периодические или постоянные боли в надключичной области с иррадиацией или без таковой. В редких наблюдениях удается выявить ослабление мышечного тонуса и функций мышц руки. Помимо рутинных рентгенографии, КТ и МРТ шейной и грудной областей, всем пациентам при подозрении на неврогенную форму проводят электронейромиографию, в ряде наблюдений определяют соматосенсорные вызванные потенциалы и выполняют диагностическую блокаду лестничных мышц [4, 7, 15, 29]. Как правило, результаты этих исследований дополнительных сведений не дают. Информативность КТ и МРТ при n.СВАГК не превышает информативность рентгенограммы, так как другие причины компрессии нервов (помимо наличия скелетных аномалий) выявить не удается [3, 4, 9, 38]. Показатели электронейромиографии даже при выраженной клинической картине n.СВАГК не выходят за рамки нормы. Исследование лишь помогает исключить другие заболевания периферических нервов верхней конечности [4, 36]. В большинстве наблюдений неврогенной формы синдрома у детей диагностика основывается на субъективных жалобах и данных анамнеза, а инструментальные исследования позволяют подтвердить диагноз n.СВАГК «методом исключения» других возможных заболеваний. В перечне основных заболеваний для дифференциальной диагностики присутствуют остеохондроз и межпозвонковые грыжи шейного и грудного отделов позвоночника, синдром карпального канала, кубитальный синдром, «плечо пловца», синдром миофасциальной боли, психосоматические заболевания [2-4, 21, 29, 36, 39, 40]. В литературе описано большое количество наблюдений, в которых у детей с n.СВАГК даже после всестороннего обследования не было выявлено никаких морфологических причин для их жалоб. У взрослых больных с неясной клинической картиной и невозможностью точной диагностики выделяют дополнительную форму синдрома — так называемый неподтвержденный неврогенный СВАГК (neurogenic disputed TOS). Подобных больных пытаются лечить консервативно, как правило, безуспешно. Хирургическое лечение полного выздоровления также не гарантирует. Операции считаются «эксплоративными», и пациентов готовят к возможному неудовлетворительному исходу заранее [2, 6, 9].
Исследование лишь помогает исключить другие заболевания периферических нервов верхней конечности [4, 36]. В большинстве наблюдений неврогенной формы синдрома у детей диагностика основывается на субъективных жалобах и данных анамнеза, а инструментальные исследования позволяют подтвердить диагноз n.СВАГК «методом исключения» других возможных заболеваний. В перечне основных заболеваний для дифференциальной диагностики присутствуют остеохондроз и межпозвонковые грыжи шейного и грудного отделов позвоночника, синдром карпального канала, кубитальный синдром, «плечо пловца», синдром миофасциальной боли, психосоматические заболевания [2-4, 21, 29, 36, 39, 40]. В литературе описано большое количество наблюдений, в которых у детей с n.СВАГК даже после всестороннего обследования не было выявлено никаких морфологических причин для их жалоб. У взрослых больных с неясной клинической картиной и невозможностью точной диагностики выделяют дополнительную форму синдрома — так называемый неподтвержденный неврогенный СВАГК (neurogenic disputed TOS). Подобных больных пытаются лечить консервативно, как правило, безуспешно. Хирургическое лечение полного выздоровления также не гарантирует. Операции считаются «эксплоративными», и пациентов готовят к возможному неудовлетворительному исходу заранее [2, 6, 9].
В литературе представлены отдельные клинические наблюдения СВАГК, представляющие интерес как редчайшие. Например, СВАГК сочетанный с синдромами карпального канала и канала Гюйона у больного 13 лет, описанный японскими хирургами [25]. Опубликовано наблюдение СВАГК с переломом добавочного шейного ребра у больной 9 лет [19]. Единственным наблюдением является случай расщепленных реберных дуг у ребенка с обеих сторон, так называемый bifid ribs, сформированных сращением добавочных шейных и первых ребер [10]. Упоминаются наблюдение СВАГК при синдроме Поланда [26], наблюдение десмоидной опухоли в области верхней апертуры грудной клетки [11], а также такие нетипичные для СВАГК симптомы, как дисфагия [16] и тахикардия [14] у взрослых.
Несмотря на то что основным методом лечения больных при СВАГК является хирургический, вопрос об операции у детей и подростков, чей скелет еще окончательно не сформирован, решается хирургами всегда с определенной осторожностью [29, 41]. Известно, что по мере роста ребенка изменяются и анатомические соотношения в области верхней апертуры грудной клетки [21, 31]. Однако данных о том, как может повлиять хирургическое вмешательство в связи с этим, в литературе нет. Между тем, по данным ряда исследований, доказано, что хроническая боль в детском возрасте отрицательно сказывается как на психическом, так и на физическом развитии ребенка [12, 29, 32]. Многие авторы полагают, что выжидательная тактика при СВАГК у детей не оправдана, а длительное ожидание момента, когда ребенок «перерастет» симптомы, принесет скорее вред, чем пользу, поэтому при достоверном диагнозе СВАГК у детей и подростков рекомендована активная хирургическая тактика [4, 21, 29, 36, 39, 40]. В данной возрастной группе не требуется длительных курсов обезболивания, операцию дети переносят хорошо и быстро возвращаются к учебе и активной жизни [4, 36], что коренным образом отличается от течения послеоперационного периода у взрослых, у которых имеют место длительное восстановление и прием обезболивающих препаратов с высоким процентом рецидивов [21].
По поводу лучшего хирургического доступа, степени радикальности операции и снижения числа рецидивов в литературе представлены различные мнения. Селективные операции (скаленотомия, скаленэктомия, изолированное иссечение скелетных аномалий, добавочных и гипертрофированных мышц и связок) все еще применяются, несмотря на очевидную ненадежность. Последняя обусловлена тем, что ряд анатомических причин можно выявить только интраоперационно (особенно аномальные мышцы и связки), однако даже на операционном столе это крайне сложно, поскольку хирург работает в узком и практически «слепом» пространстве. Неадекватный объем операции обусловливает высокий процент рецидивов при минимальных вмешательствах [19, 39, 40].
В связи с этим многими авторами предложено дополнять хирургическое лечение СВАГК резекцией I ребра [8, 21, 29, 39, 40]. По данным G. Vercellio и соавт. [39, 40], такой подход в комплексе с другими этапами операции с учетом клинической и анатомической картины является залогом выздоровления больного и предотвращает сосудистые и неврологические осложнения у детей. При анализе публикаций можно сделать вывод о том, что на выбор какого-либо определенного хирургического доступа влияют скорее личные соображения хирурга и хирургическая тактика его клиники [21, 29, 39, 40]. Одним из самых популярных является трансаксиллярный доступ (объем операции: резекция I ребра, субтотальная скаленэктомия), разработанный в 1965 г. D. Roos [29]. Доступ позволяет получить превосходный косметический результат, в ряде клиник его применяют даже при наличии добавочного шейного ребра [9, 18, 29]. Трансаксиллярную резекцию I ребра рекомендовано выполнять при компрессии как подключичных сосудов, так и корешков плечевого сплетения на уровне С8-Т1. Более широкий обзор операционного поля можно получить, выполнив тенотомию малой грудной мышцы [40]. При операциях через подмышечный доступ необходимо осуществлять постоянную тракцию за руку пациента для того, чтобы получить адекватный обзор в ране, что является одним из недостатков доступа и приводит к серьезным осложнениям — сдавлению нервов плечевого сплетения с возможным необратимым исходом. Высок также риск интраоперационного повреждения нервного пучка, могут быть сложности с гемостазом при случайном ранении подключичных сосудов [1, 9, 20, 38]. Что касается универсальности, то R. Makhoul и соавт. [18], проанализировав свой опыт почти 200 операций у взрослых, пришли к выводу о том, что трансаксиллярный доступ при наличии определенных скелетных аномалий затрудняет манипуляции хирурга и в ряде ситуаций целесообразно использовать другие варианты.
При выполнении трансаксиллярной резекции I ребра с трансцервикальной скаленэктомией E. Atasoy и соавт. [5] обращают внимание на то, что начинать следует именно с удаления ребра и только во вторую очередь выполнять скаленэктомию. Именно такой порядок этапов операции обеспечивает эффективную декомпрессию и снижает число рецидивов. Эндоскопические операции также выполняют через подмышечный доступ [1, 20]. Надключичный доступ предлагается использовать в основном при n.СВАГК [9, 21]. Кроме того, он дает возможность без серьезных сложностей выявить и удалить скелетные аномалии при тромбозе или в случае аневризмы подключичной артерии, выполнить резекцию переднего и среднего сегментов I ребра [40]. Лучшим доступом для полной резекции I ребра ряд авторов считают над- и подключичный (параключичный) [40]. По данным S. Melby и соавт. [22], оптимально использовать параключичный доступ при венозном типе СВАГК. Разрезы в над- и подключичной областях предоставляют хирургу адекватный доступ к сосудам шеи и верхней апертуры (подмышечной, подключичной, яремной и плечеголовным венам), декомпрессия верхней апертуры и тотальная резекция I ребра производятся более тщательно [40]. Заметный послеоперационный рубец, риск интраоперационного повреждения длинного грудного и диафрагмального нервов считаются недостатками доступа [1, 9]. Изолированно подключичный доступ используется реже остальных. Он неудобен при удалении аномалий скелета, но хорош, если необходимо резецировать передние 2/3 I ребра [9]. При выборе оптимального оперативного доступа и объема операции G. Vercellio и соавт. [39] предлагают исходить из клинико-анатомической картины у конкретного больного (рис. 2).Рисунок 2. Алгоритм выбора оперативного доступа при СВАГК у детей и подростков. Надключичный доступ оправдан при аномалиях скелета, симптомах а.СВАГК, синдроме верхнего тракта (С5-С6-С7). Трансаксиллярный доступ предпочтителен при симптомах нижнего тракта (С8-Т1) и затруднении венозного оттока. При артериальной недостаточности без повреждения сосуда можно оперировать через надключичный и трансаксиллярный доступы. Повреждение артерии, венозный стаз с компрессией верхних корешков плечевого сплетения предполагают радикальную резекцию I ребра через над- и подключичный доступ с возможностью пластики сосудов при аневризме или обширных тромбозах [39, 40]. Трансаксиллярная резекция проксимального сегмента I ребра при v.СВАГК способствует развитию венозных коллатералей и даже реканализации тромба [22]. У детей описано самопроизвольное разрешение венозного тромбоза [4].
При решении вопроса о венопластике предложено дважды проводить интраоперационную флебографию — до и после резекции I ребра [21]. Тромболитическая и антикоагулянтная терапия при операциях у детей с v.СВАГК необходима и проводится по аналогичному протоколу для взрослых [22, 29, 40]. По данным B. Martinez и соавт. [20] (131 операция), эндоскопические вмешательства, а также вмешательства с применением хирургической роботизированной системы daVinci считаются выгодной альтернативой открытым операциям. Такие операции проводятся у взрослых. Хирург видит более четко сосудистые и нервные структуры, что снижает риск их интраоперационного повреждения [1]. При работе с системой daVinci положение пациента не требует постоянной тракции отведенной руки, что практически исключает травму плечевого сплетения [20]. Среди послеоперационных осложнений у детей и подростков при наличии СВАГК в единичных наблюдениях упоминаются пневмоторакс, лимфоцеле и хилоцеле [21, 39]. Их частоту, как и процент рецидивов, объективно оценить невозможно ввиду крайне малочисленных выборок [4, 21, 29, 36, 39, 40]. У взрослых количество повторных операций составляет от 4 до 20% с преобладанием n.СВАГК [4, 29, 34]. При анализе относительно высокого числа рецидивов n.СВАГК в группе детей D. Rigberg и соавт. [29] рекомендуют при неврогенной форме применять комбинированный доступ (трансаксиллярный и передний с резекцией I ребра и передней скаленэктомией). Обобщив данные катамнеза у взрослых больных с n.СВАГК, G. Altobelli и соавт. [3] предлагают считать отсутствие рецидива достоверным только по прошествии как минимум 18 мес ремиссии.
Объективных данных об эффективности или неэффективности консервативного лечения при СВАГК в литературе не приводится [29], хотя, как правило, хирург имеет дело с детьми, уже побывавшими у других специалистов, что подразумевает отсутствие эффекта от нехирургического лечения. Тем не менее в ряде работ упоминается консервативное лечение детей с n.СВАГК с положительным эффектом, поэтому предлагается всегда начинать с консервативного лечения (от 6 нед до 3 мес), а при его неудаче оперировать [21, 27, 29, 36, 39-41]. Всем оперированным больным рекомендовано начинать лечебную гимнастику и физиотерапию с первых послеоперационных суток и проводить их до 0,5-1 года, чтобы минимизировать спаечный процесс в области сосудисто-нервного пучка [3, 6, 21]. Доказано, что в комплексе с хирургическим лечением нейрореабилитация дает выраженное улучшение показателей ССВП [37].
Таким образом, синдром верхней апертуры грудной клетки (СВАГК) у детей и подростков относится к редким заболеваниям, диагностика которых сложна даже при наличии типичных признаков. Большинству пациентов правильный диагноз ставят с задержкой от нескольких месяцев до 1,5 лет с момента появления симптомов, так как педиатры и детские хирурги плохо знакомы с этим заболеванием. В детском возрасте преобладают артериальный и венозный клинические типы СВАГК, которые кардинально отличаются от течения синдрома у взрослых, когда доминирует неврогенная форма СВАГК, представляющая наибольшие трудности для диагностики и лечения. Несмотря на то что хирурги с осторожностью относятся к операциям у детей, рост скелета которых еще не закончен, в данной возрастной группе рекомендована активная хирургическая тактика. Выбор оперативного доступа на основании клинико-анатомической картины у конкретного больного включает возможное использование трансаксиллярного (наиболее распространен), надключичного и параключичного доступов. Для эффективной декомпрессии верхней апертуры грудной клетки необходимо выполнять резекцию I ребра (сегментарную или полную) с удалением имеющихся аномалий скелета, селективные операции чреваты рецидивами СВАГК. Учитывая малочисленные выборки больных, объективно оценить результаты лечения невозможно, однако считается, что хирургическое вмешательство дети и подростки переносят хорошо с благоприятным исходом и редкими рецидивами. Консервативное лечение СВАГК вызывает много вопросов. Оно применяется в основном при неврогенной форме и часто без эффекта. Однако на прием к хирургу дети попадают, как правило, после безуспешного лечения у других специалистов. Для профилактики спаечного процесса в области операции рекомендовано с 1-х послеоперационных суток начинать реабилитацию детей. Эффективной альтернативой традиционным операциям у взрослых являются эндоскопические операции, а также с применением роботизированной хирургической системы daVinci через трансаксиллярный доступ. Последние методы повышают качество операции и снижают число интра- и послеоперационных осложнений (ранение подключичных сосудов и повреждение плечевого сплетения при тракции верхней конечности пациента).
Лечение, симптомы, причины и диагностика
Обзор
Что такое синдром грудной апертуры?
Синдром грудного выхода (TOS) — это термин, используемый для описания группы расстройств, которые возникают при сжатии, травме или раздражении нервов и / или кровеносных сосудов (артерий и вен) в нижней части шеи и верхней части грудной клетки.Синдром грудного выхода назван в честь пространства (грудного выхода) между нижней частью шеи и верхней частью груди, где находится эта группа нервов и кровеносных сосудов.
Кто страдает синдромом грудной апертуры?
Синдром грудного выхода поражает людей любого возраста и пола. Заболевание часто встречается у спортсменов, которые занимаются видами спорта, требующими повторяющихся движений руки и плеча, такими как бейсбол, плавание, волейбол и другие виды спорта.
Нейрогенная TOS является наиболее распространенной формой расстройства (95 процентов людей с TOS имеют эту форму расстройства) и обычно поражает женщин среднего возраста.
Недавние исследования показали, что в целом TOS чаще встречается у женщин, чем у мужчин, особенно среди людей с плохим мышечным развитием, плохой осанкой или и тем, и другим.
Симптомы и причины
Каковы симптомы?
Загрузить бесплатное руководство по синдрому торакального выхода
Признаки и симптомы TOS включают боль в шее, плечах и руках, онемение или нарушение кровообращения в пораженных областях.
Боль при TOS иногда путают с болью при стенокардии (боль в груди из-за недостаточного поступления кислорода в сердечную мышцу), но эти два состояния можно различить, поскольку боль при синдроме выхода из грудного отдела грудной клетки не возникает или усиливается при ходьбе. , в то время как боль при стенокардии обычно бывает. Кроме того, боль при TOS обычно усиливается при поднятии пораженной руки, чего не бывает при стенокардии.
Признаки и симптомы TOS помогают определить тип расстройства у пациента.Расстройства синдрома грудной апертуры различаются в зависимости от того, на какую часть тела они влияют. Синдром грудного выхода чаще всего поражает нервы, но это состояние также может поражать вены и артерии (наименее распространенный тип). При всех типах TOS выходное грудное пространство сужено, а вокруг структур образуются рубцы.
Типы нарушений синдрома грудной апертуры и связанные с ними симптомы
- Нейрогенный синдром грудного выхода: Это состояние связано с аномалиями костных и мягких тканей в нижней части шеи (которые могут включать область шейных ребер), которые сжимают и раздражают нервы плечевого сплетения, комплекса нервов, которые обеспечивают моторную (движение) и сенсорную (чувственную) функцию руки и кисти.Симптомы включают слабость или онемение руки; уменьшение размеров мышц рук, что обычно происходит на одной стороне тела; и / или боль, покалывание, покалывание, онемение и слабость в шее, груди и руках.
- Синдром венозного выхода из грудной клетки: Это состояние вызвано повреждением основных вен в нижней части шеи и верхней части грудной клетки. Заболевание развивается внезапно, часто после необычных и утомительных упражнений с руками. Симптомы включают отек кистей, пальцев и предплечий, а также тяжесть и слабость в шее и руках.Вены передней (передней) грудной стенки также могут казаться расширенными (опухшими).
- Синдром артериального выхода из грудной клетки: Наименее распространенный, но наиболее серьезный тип TOS вызван врожденными (присутствующими при рождении) костными аномалиями в нижней части шеи и верхней части грудной клетки. Симптомы включают чувствительность к холоду рук и пальцев; онемение, боль или язвы пальцев; и плохое кровообращение в руках, кистях и пальцах.
Что вызывает синдром грудной апертуры?
Расстройства, вызываемые TOS, недостаточно изучены.Тем не менее, известно, что когда кровеносные сосуды и / или нервы в узком проходе грудного выхода ненормально сжимаются, они раздражаются и могут вызывать TOS. Синдром грудного выхода может быть результатом лишнего первого ребра (шейного ребра) или старого перелома ключицы (ключицы), который уменьшает пространство для сосудов и нервов. Аномалии костей и мягких тканей являются одной из многих других причин TOS. Следующее может увеличить риск развития синдрома грудной апертуры:
- Нарушения сна
- Опухоли или большие лимфатические узлы в верхней части грудной клетки или в области подмышек
- Стресс или депрессия
- Занятия спортом, включающим повторяющиеся движения рук или плеч, например бейсбол, плавание, гольф, волейбол и др.
- Повторяющиеся травмы от переноски тяжелых нагрузок на плечо
- Травма шеи или спины (хлыстовая травма)
- Плохая осанка
- Тяжелая атлетика
Диагностика и тесты
Как диагностируется синдром грудной апертуры?
Правильная диагностика — самый важный шаг в TOS.Врачи, которые лечат это состояние, включают сосудистых хирургов, грудных (торакальных) хирургов и врачей сосудистой медицины.
Чтобы диагностировать ваше состояние, ваш врач проведет полный медицинский осмотр и изучит результаты предыдущих диагностических тестов.
В некоторых случаях может быть рекомендовано тщательное обследование у квалифицированного невролога, чтобы исключить заболевание шейного отдела позвоночника или другие неврологические состояния, которые могут имитировать или вызывать ваши симптомы.
Дополнительные тесты, выполняемые для диагностики синдрома грудной апертуры, включают:
- Исследования нервной проводимости (для оценки функции двигательных и сенсорных нервов)
- Исследования сосудов (артерий или вен)
- Рентген грудной клетки для исключения аномалий шейных ребер
- Рентгеновские снимки шейного отдела позвоночника для исключения аномалий шейного (дополнительного ребра) или шейного (шейного) отдела позвоночника
- Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) грудной клетки
- Компьютерная томография или МРТ позвоночника для исключения ущемления шейного отдела позвоночника (давления), которое может имитировать нейрогенный синдром грудной апертуры
- Магнитно-резонансная томография с ангиографией (МРА) для просмотра кровеносных сосудов
- Артериограмма / венограмма (рентгеновский снимок с использованием красителя для определения кровотока)
- Анализы крови
Серьезен ли синдром торакального выхода?
Хотя многие случаи синдрома грудной апертуры нельзя предотвратить, это состояние поддается лечению.Если оставить без лечения , TOS может вызвать такие осложнения, как:
- Постоянный отек руки и боль (особенно у пациентов с венозным TOS)
- Ишемическая язва пальцев (открытая язва, вызванная снижением кровотока)
- Гангрена (отмирание тканей тела, часто вызванное потерей кровотока)
- Сгусток крови
- Тромбоэмболия легочной артерии (закупорка кровеносного сосуда из-за тромба)
- Нейрогенные осложнения, такие как необратимое повреждение нервов
Ведение и лечение
Как лечится синдром грудной апертуры?
Раннее выявление TOS может помочь улучшить успех лечения.Лечение синдрома торакального выхода зависит от типа TOS и ваших симптомов. Цели лечения — уменьшить симптомы и боль. Ваш лечащий врач порекомендует вам вариант лечения, который подходит вам.
Прежде чем выбрать какое-либо лечение, важно поговорить со своим врачом о потенциальных преимуществах, рисках и побочных эффектах ваших вариантов лечения.
Лечение нейрогенного синдрома грудной апертуры
- Физиотерапия : Наиболее распространенным начальным лечением нейрогенного синдрома грудной апертуры является физиотерапия.Лечебная физкультура увеличивает диапазон движений шеи и плеч, укрепляет мышцы и способствует улучшению осанки. Большинство пациентов испытывают улучшение симптомов после прохождения физиотерапии.
- Лекарства: Для снятия боли могут быть рекомендованы безрецептурные обезболивающие, такие как аспирин, парацетамол (тайленол) или ибупрофен (мотрин). Ваш врач может назначить миорелаксант для дополнительного обезболивания.
- Операция: В некоторых случаях может потребоваться операция для лечения нейрогенного синдрома грудной апертуры, если симптомы не исчезнут, несмотря на оптимальный курс физиотерапии.
Лечение синдрома венозно-грудного выхода
Чтобы снизить риск образования тромбов и тромбоэмболии легочной артерии, лечение синдрома венозного торакального выхода может включать тромболитические (разрушение тромбов) или антикоагулянтные (разжижающие кровь) препараты и хирургическое вмешательство. Во многих случаях пациента будут лечить тромболитическими препаратами и начинать антикоагулянтную терапию перед операцией.
- Тромболитические препараты назначаются для растворения тромбов.Этот тип лекарств всегда дают пациенту в больнице, чтобы за ним можно было внимательно наблюдать. Лекарства могут вводиться непосредственно в вену или доставляться через катетер, длинную тонкую трубку, которая направляется через вену в область, где находится тромб. Препарат, растворяющий сгусток, направляется через катетер в сгусток. Сгусток обычно растворяется в течение от часов до нескольких дней. В некоторых случаях суженный участок вены необходимо обработать ангиопластикой (вскрытие вены с помощью баллона), чтобы предотвратить образование большего количества сгустков.Операция часто рекомендуется после того, как сгусток в вене эффективно вылечен / растворен.
- Антикоагулянтные препараты снижают способность крови к свертыванию и препятствуют образованию большего количества сгустков. К антикоагулянтам относятся варфарин (кумадин), гепарин, низкомолекулярный гепарин и фондапаринукс (арикстра). Вы получите информацию о том, как принимать прописанные вам антикоагулянты.
- Хирургия может потребоваться вместе с лекарствами для лечения ваших симптомов.Хирургическое вмешательство исправляет сужение, которое вызывает проблемы с веной, и может быть рекомендовано после того, как сгусток в вене будет эффективно обработан / растворен лекарствами.
Лечение синдрома выхода из грудной артерии
- Операция: Пациентам с синдромом выхода из грудной артерии часто требуется хирургическое лечение. Операция может быть выполнена для удаления первого ребра и освобождения места для сосудов и нервов. Хирургическое вмешательство также может быть выполнено для устранения любых структурных проблем артерии.
- Тромболитические препараты можно назначить перед операцией, если необходимо, для растворения тромбов. Этот тип лекарств всегда дают пациенту в больнице, чтобы за ним можно было внимательно наблюдать. Лекарства могут вводиться непосредственно в артерию или доставляться через катетер, длинную тонкую трубку, которая направляется через артерию в область, где расположен тромб. Препарат, растворяющий сгусток, направляется через катетер в сгусток. Сгусток обычно растворяется в течение от часов до нескольких дней.В некоторых случаях суженный участок артерии необходимо обработать ангиопластикой (открытие артерии с помощью баллона), чтобы предотвратить образование большего количества сгустков.
Когда необходима операция?
Хотя только от 10 до 20 процентов пациентов с TOS нуждаются в хирургическом лечении, большинству пациентов с венозным или артериальным TOS потребуется хирургическое лечение.
Хирургия венозного и артериального TOS очень эффективна. Среди пациентов с венозным синдромом шейного отдела позвоночника плановая хирургическая операция устраняет симптомы в 90–95% случаев; плановое хирургическое вмешательство устраняет симптомы более чем у 95 процентов пациентов с артериальной TOS.
Некоторым пациентам с нейрогенным синдромом яичников потребуется хирургическое вмешательство. Основная цель операции у этих пациентов — устранить источник сдавления спинномозговых нервов, которые стимулируют руку, предплечье и кисть (плечевое сплетение). Обычно это достигается путем удаления первого ребра, аномальных мышц или фиброзных лент. Если есть дополнительное ребро, вызывающее сжатие, его также можно удалить.
Процедура, известная как «декомпрессионная операция», обычно завершается надрезом в области подмышек на пораженной стороне.Это также может быть выполнено через разрез над ключицей (ключицей). В некоторых случаях может использоваться альтернативный хирургический подход, известный как торакоскопическая хирургия с использованием видео (VATS), который выполняется через несколько небольших разрезов.
Хирургические риски
Как и все обширные хирургические процедуры, декомпрессионная операция связана с рисками. Один из значительных рисков — отсутствие реакции на операцию. В опытных центрах примерно у 50-70 процентов пациентов после операции декомпрессии улучшаются симптомы.По этой причине хирургическое вмешательство по лечению нейрогенного синдрома остеохондроза предназначено для тех пациентов, которые остаются ослабленными, несмотря на соответствующую неинвазивную терапию, включая физиотерапию под наблюдением и обезболивание. Другие осложнения встречаются редко, всего в 2–3 процентах случаев, но включают:
Продолжительность пребывания в стационаре
После операции вы останетесь в больнице на одну ночь, а в некоторых случаях и еще на один день. Во время выздоровления вы начнете физиотерапию, чтобы улучшить функции и свести к минимуму боль и повторение симптомов.
Ресурсы
Лечащие врачи
Доктора различаются по квалификации из-за разной подготовки и опыта; больницы различаются по количеству доступных услуг. Чем сложнее ваша медицинская проблема, тем больше эти различия в качестве и тем больше они имеют значение.
Очевидно, что врач и больница, которые вы выберете для получения комплексной специализированной медицинской помощи, будут иметь прямое влияние на то, насколько хорошо вы себя чувствуете. Чтобы помочь вам сделать этот выбор, ознакомьтесь с результатами нашего Института сердца, сосудов и торакальной системы семьи Миллер.
Cleveland Clinic Heart, Vascular & Thoracic Institute Специалисты и хирурги сосудистой медицины
Выбор врача для лечения сосудистого заболевания зависит от того, на каком этапе диагностики и лечения вы находитесь. Следующие отделения и отделения Института сердца, сосудов и торакальной хирургии лечат пациентов со всеми типами сосудистых заболеваний, включая нарушения свертываемости крови:
Секция сосудистой медицины: для оценки, лечения или интервенционных процедур для лечения сосудистых заболеваний.Кроме того, неинвазивная лаборатория включает в себя современное компьютерное оборудование для визуализации, которое помогает диагностировать сосудистые заболевания без дополнительного дискомфорта для пациента. Позвоните на прием в сосудистую медицину, бесплатный номер 800-223-2273, добавочный номер 44420 или запишитесь на прием через Интернет.
Отделение сосудистой хирургии: хирургическая оценка хирургического лечения сосудистых заболеваний, в том числе заболеваний аорты, периферических артерий и вен. Позвоните на прием в сосудистую хирургию по бесплатному телефону 800-223-2273, добавочный 44508 или запишитесь на прием через Интернет.
Вы также можете воспользоваться консультацией MyConsult о втором мнении через Интернет.
Институт сердца, сосудов и грудной клетки также имеет специализированные центры и клиники для лечения определенных групп пациентов:
Узнайте больше об экспертах, специализирующихся на диагностике и лечении сосудистых и артериальных заболеваний.
Организации
Американская ассоциация хронической боли (ACPA)
P.O. Box 850
Rocklin, CA 95677-0850
Бесплатный звонок: 800.533.3231
Факс: 916.632.3208
Эл. Почта: Веб-сайт: theacpa.org/
Национальный реабилитационный информационный центр (NARIC)
4200 Forbes Boulevard, Suite 202
Lanham, MD 20706-4829
Телефон: 301.459.5900
Бесплатная линия: 800.346.2742
TTY: 301.459.5984
Факс: 301.562.2401
Эл. Почта: Веб-сайт: www.naric.com
Контакт
Если вам нужна дополнительная информация, нажмите здесь, чтобы связаться с нами, пообщайтесь в чате с медсестрой или позвоните медсестре по ресурсам и информации Института сердечно-сосудистых заболеваний и торакальной хирургии семьи Миллер по номеру 216.445.9288 или по бесплатному телефону 866.289.6911. Будем рады вам помочь.
Стать пациентом
Варианты лечения
Дополнительную информацию о вариантах лечения сосудов можно найти по телефону:
Руководства по лечению
Диагностические тесты
Диагностические тесты используются для диагностики аномального сердцебиения и определения наиболее эффективного метода лечения.
Веб-чаты
Наши веб-чаты и видеочаты дают пациентам и посетителям еще одну возможность задать вопросы и пообщаться с нашими врачами.
Видео
Интерактивные инструменты
Ссылки на ресурсы
* Откроется новое окно браузера с этой ссылкой.
Включение ссылок на другие веб-сайты не означает одобрения материалов на этих веб-сайтах или какой-либо связи с их операторами.
Почему стоит выбрать клинику Кливленда для лечения?
Наши результаты говорят сами за себя. Ознакомьтесь с нашими фактами и цифрами, и если у вас возникнут вопросы, не стесняйтесь их задавать.
Лечение, симптомы, причины и диагностика
Обзор
Что такое синдром грудной апертуры?
Синдром грудного выхода (TOS) — это термин, используемый для описания группы расстройств, которые возникают при сжатии, травме или раздражении нервов и / или кровеносных сосудов (артерий и вен) в нижней части шеи и верхней части грудной клетки.Синдром грудного выхода назван в честь пространства (грудного выхода) между нижней частью шеи и верхней частью груди, где находится эта группа нервов и кровеносных сосудов.
Кто страдает синдромом грудной апертуры?
Синдром грудного выхода поражает людей любого возраста и пола. Заболевание часто встречается у спортсменов, которые занимаются видами спорта, требующими повторяющихся движений руки и плеча, такими как бейсбол, плавание, волейбол и другие виды спорта.
Нейрогенная TOS является наиболее распространенной формой расстройства (95 процентов людей с TOS имеют эту форму расстройства) и обычно поражает женщин среднего возраста.
Недавние исследования показали, что в целом TOS чаще встречается у женщин, чем у мужчин, особенно среди людей с плохим мышечным развитием, плохой осанкой или и тем, и другим.
Симптомы и причины
Каковы симптомы?
Загрузить бесплатное руководство по синдрому торакального выхода
Признаки и симптомы TOS включают боль в шее, плечах и руках, онемение или нарушение кровообращения в пораженных областях.
Боль при TOS иногда путают с болью при стенокардии (боль в груди из-за недостаточного поступления кислорода в сердечную мышцу), но эти два состояния можно различить, поскольку боль при синдроме выхода из грудного отдела грудной клетки не возникает или усиливается при ходьбе. , в то время как боль при стенокардии обычно бывает. Кроме того, боль при TOS обычно усиливается при поднятии пораженной руки, чего не бывает при стенокардии.
Признаки и симптомы TOS помогают определить тип расстройства у пациента.Расстройства синдрома грудной апертуры различаются в зависимости от того, на какую часть тела они влияют. Синдром грудного выхода чаще всего поражает нервы, но это состояние также может поражать вены и артерии (наименее распространенный тип). При всех типах TOS выходное грудное пространство сужено, а вокруг структур образуются рубцы.
Типы нарушений синдрома грудной апертуры и связанные с ними симптомы
- Нейрогенный синдром грудного выхода: Это состояние связано с аномалиями костных и мягких тканей в нижней части шеи (которые могут включать область шейных ребер), которые сжимают и раздражают нервы плечевого сплетения, комплекса нервов, которые обеспечивают моторную (движение) и сенсорную (чувственную) функцию руки и кисти.Симптомы включают слабость или онемение руки; уменьшение размеров мышц рук, что обычно происходит на одной стороне тела; и / или боль, покалывание, покалывание, онемение и слабость в шее, груди и руках.
- Синдром венозного выхода из грудной клетки: Это состояние вызвано повреждением основных вен в нижней части шеи и верхней части грудной клетки. Заболевание развивается внезапно, часто после необычных и утомительных упражнений с руками. Симптомы включают отек кистей, пальцев и предплечий, а также тяжесть и слабость в шее и руках.Вены передней (передней) грудной стенки также могут казаться расширенными (опухшими).
- Синдром артериального выхода из грудной клетки: Наименее распространенный, но наиболее серьезный тип TOS вызван врожденными (присутствующими при рождении) костными аномалиями в нижней части шеи и верхней части грудной клетки. Симптомы включают чувствительность к холоду рук и пальцев; онемение, боль или язвы пальцев; и плохое кровообращение в руках, кистях и пальцах.
Что вызывает синдром грудной апертуры?
Расстройства, вызываемые TOS, недостаточно изучены.Тем не менее, известно, что когда кровеносные сосуды и / или нервы в узком проходе грудного выхода ненормально сжимаются, они раздражаются и могут вызывать TOS. Синдром грудного выхода может быть результатом лишнего первого ребра (шейного ребра) или старого перелома ключицы (ключицы), который уменьшает пространство для сосудов и нервов. Аномалии костей и мягких тканей являются одной из многих других причин TOS. Следующее может увеличить риск развития синдрома грудной апертуры:
- Нарушения сна
- Опухоли или большие лимфатические узлы в верхней части грудной клетки или в области подмышек
- Стресс или депрессия
- Занятия спортом, включающим повторяющиеся движения рук или плеч, например бейсбол, плавание, гольф, волейбол и др.
- Повторяющиеся травмы от переноски тяжелых нагрузок на плечо
- Травма шеи или спины (хлыстовая травма)
- Плохая осанка
- Тяжелая атлетика
Диагностика и тесты
Как диагностируется синдром грудной апертуры?
Правильная диагностика — самый важный шаг в TOS.Врачи, которые лечат это состояние, включают сосудистых хирургов, грудных (торакальных) хирургов и врачей сосудистой медицины.
Чтобы диагностировать ваше состояние, ваш врач проведет полный медицинский осмотр и изучит результаты предыдущих диагностических тестов.
В некоторых случаях может быть рекомендовано тщательное обследование у квалифицированного невролога, чтобы исключить заболевание шейного отдела позвоночника или другие неврологические состояния, которые могут имитировать или вызывать ваши симптомы.
Дополнительные тесты, выполняемые для диагностики синдрома грудной апертуры, включают:
- Исследования нервной проводимости (для оценки функции двигательных и сенсорных нервов)
- Исследования сосудов (артерий или вен)
- Рентген грудной клетки для исключения аномалий шейных ребер
- Рентгеновские снимки шейного отдела позвоночника для исключения аномалий шейного (дополнительного ребра) или шейного (шейного) отдела позвоночника
- Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) грудной клетки
- Компьютерная томография или МРТ позвоночника для исключения ущемления шейного отдела позвоночника (давления), которое может имитировать нейрогенный синдром грудной апертуры
- Магнитно-резонансная томография с ангиографией (МРА) для просмотра кровеносных сосудов
- Артериограмма / венограмма (рентгеновский снимок с использованием красителя для определения кровотока)
- Анализы крови
Серьезен ли синдром торакального выхода?
Хотя многие случаи синдрома грудной апертуры нельзя предотвратить, это состояние поддается лечению.Если оставить без лечения , TOS может вызвать такие осложнения, как:
- Постоянный отек руки и боль (особенно у пациентов с венозным TOS)
- Ишемическая язва пальцев (открытая язва, вызванная снижением кровотока)
- Гангрена (отмирание тканей тела, часто вызванное потерей кровотока)
- Сгусток крови
- Тромбоэмболия легочной артерии (закупорка кровеносного сосуда из-за тромба)
- Нейрогенные осложнения, такие как необратимое повреждение нервов
Ведение и лечение
Как лечится синдром грудной апертуры?
Раннее выявление TOS может помочь улучшить успех лечения.Лечение синдрома торакального выхода зависит от типа TOS и ваших симптомов. Цели лечения — уменьшить симптомы и боль. Ваш лечащий врач порекомендует вам вариант лечения, который подходит вам.
Прежде чем выбрать какое-либо лечение, важно поговорить со своим врачом о потенциальных преимуществах, рисках и побочных эффектах ваших вариантов лечения.
Лечение нейрогенного синдрома грудной апертуры
- Физиотерапия : Наиболее распространенным начальным лечением нейрогенного синдрома грудной апертуры является физиотерапия.Лечебная физкультура увеличивает диапазон движений шеи и плеч, укрепляет мышцы и способствует улучшению осанки. Большинство пациентов испытывают улучшение симптомов после прохождения физиотерапии.
- Лекарства: Для снятия боли могут быть рекомендованы безрецептурные обезболивающие, такие как аспирин, парацетамол (тайленол) или ибупрофен (мотрин). Ваш врач может назначить миорелаксант для дополнительного обезболивания.
- Операция: В некоторых случаях может потребоваться операция для лечения нейрогенного синдрома грудной апертуры, если симптомы не исчезнут, несмотря на оптимальный курс физиотерапии.
Лечение синдрома венозно-грудного выхода
Чтобы снизить риск образования тромбов и тромбоэмболии легочной артерии, лечение синдрома венозного торакального выхода может включать тромболитические (разрушение тромбов) или антикоагулянтные (разжижающие кровь) препараты и хирургическое вмешательство. Во многих случаях пациента будут лечить тромболитическими препаратами и начинать антикоагулянтную терапию перед операцией.
- Тромболитические препараты назначаются для растворения тромбов.Этот тип лекарств всегда дают пациенту в больнице, чтобы за ним можно было внимательно наблюдать. Лекарства могут вводиться непосредственно в вену или доставляться через катетер, длинную тонкую трубку, которая направляется через вену в область, где находится тромб. Препарат, растворяющий сгусток, направляется через катетер в сгусток. Сгусток обычно растворяется в течение от часов до нескольких дней. В некоторых случаях суженный участок вены необходимо обработать ангиопластикой (вскрытие вены с помощью баллона), чтобы предотвратить образование большего количества сгустков.Операция часто рекомендуется после того, как сгусток в вене эффективно вылечен / растворен.
- Антикоагулянтные препараты снижают способность крови к свертыванию и препятствуют образованию большего количества сгустков. К антикоагулянтам относятся варфарин (кумадин), гепарин, низкомолекулярный гепарин и фондапаринукс (арикстра). Вы получите информацию о том, как принимать прописанные вам антикоагулянты.
- Хирургия может потребоваться вместе с лекарствами для лечения ваших симптомов.Хирургическое вмешательство исправляет сужение, которое вызывает проблемы с веной, и может быть рекомендовано после того, как сгусток в вене будет эффективно обработан / растворен лекарствами.
Лечение синдрома выхода из грудной артерии
- Операция: Пациентам с синдромом выхода из грудной артерии часто требуется хирургическое лечение. Операция может быть выполнена для удаления первого ребра и освобождения места для сосудов и нервов. Хирургическое вмешательство также может быть выполнено для устранения любых структурных проблем артерии.
- Тромболитические препараты можно назначить перед операцией, если необходимо, для растворения тромбов. Этот тип лекарств всегда дают пациенту в больнице, чтобы за ним можно было внимательно наблюдать. Лекарства могут вводиться непосредственно в артерию или доставляться через катетер, длинную тонкую трубку, которая направляется через артерию в область, где расположен тромб. Препарат, растворяющий сгусток, направляется через катетер в сгусток. Сгусток обычно растворяется в течение от часов до нескольких дней.В некоторых случаях суженный участок артерии необходимо обработать ангиопластикой (открытие артерии с помощью баллона), чтобы предотвратить образование большего количества сгустков.
Когда необходима операция?
Хотя только от 10 до 20 процентов пациентов с TOS нуждаются в хирургическом лечении, большинству пациентов с венозным или артериальным TOS потребуется хирургическое лечение.
Хирургия венозного и артериального TOS очень эффективна. Среди пациентов с венозным синдромом шейного отдела позвоночника плановая хирургическая операция устраняет симптомы в 90–95% случаев; плановое хирургическое вмешательство устраняет симптомы более чем у 95 процентов пациентов с артериальной TOS.
Некоторым пациентам с нейрогенным синдромом яичников потребуется хирургическое вмешательство. Основная цель операции у этих пациентов — устранить источник сдавления спинномозговых нервов, которые стимулируют руку, предплечье и кисть (плечевое сплетение). Обычно это достигается путем удаления первого ребра, аномальных мышц или фиброзных лент. Если есть дополнительное ребро, вызывающее сжатие, его также можно удалить.
Процедура, известная как «декомпрессионная операция», обычно завершается надрезом в области подмышек на пораженной стороне.Это также может быть выполнено через разрез над ключицей (ключицей). В некоторых случаях может использоваться альтернативный хирургический подход, известный как торакоскопическая хирургия с использованием видео (VATS), который выполняется через несколько небольших разрезов.
Хирургические риски
Как и все обширные хирургические процедуры, декомпрессионная операция связана с рисками. Один из значительных рисков — отсутствие реакции на операцию. В опытных центрах примерно у 50-70 процентов пациентов после операции декомпрессии улучшаются симптомы.По этой причине хирургическое вмешательство по лечению нейрогенного синдрома остеохондроза предназначено для тех пациентов, которые остаются ослабленными, несмотря на соответствующую неинвазивную терапию, включая физиотерапию под наблюдением и обезболивание. Другие осложнения встречаются редко, всего в 2–3 процентах случаев, но включают:
Продолжительность пребывания в стационаре
После операции вы останетесь в больнице на одну ночь, а в некоторых случаях и еще на один день. Во время выздоровления вы начнете физиотерапию, чтобы улучшить функции и свести к минимуму боль и повторение симптомов.
Ресурсы
Лечащие врачи
Доктора различаются по квалификации из-за разной подготовки и опыта; больницы различаются по количеству доступных услуг. Чем сложнее ваша медицинская проблема, тем больше эти различия в качестве и тем больше они имеют значение.
Очевидно, что врач и больница, которые вы выберете для получения комплексной специализированной медицинской помощи, будут иметь прямое влияние на то, насколько хорошо вы себя чувствуете. Чтобы помочь вам сделать этот выбор, ознакомьтесь с результатами нашего Института сердца, сосудов и торакальной системы семьи Миллер.
Cleveland Clinic Heart, Vascular & Thoracic Institute Специалисты и хирурги сосудистой медицины
Выбор врача для лечения сосудистого заболевания зависит от того, на каком этапе диагностики и лечения вы находитесь. Следующие отделения и отделения Института сердца, сосудов и торакальной хирургии лечат пациентов со всеми типами сосудистых заболеваний, включая нарушения свертываемости крови:
Секция сосудистой медицины: для оценки, лечения или интервенционных процедур для лечения сосудистых заболеваний.Кроме того, неинвазивная лаборатория включает в себя современное компьютерное оборудование для визуализации, которое помогает диагностировать сосудистые заболевания без дополнительного дискомфорта для пациента. Позвоните на прием в сосудистую медицину, бесплатный номер 800-223-2273, добавочный номер 44420 или запишитесь на прием через Интернет.
Отделение сосудистой хирургии: хирургическая оценка хирургического лечения сосудистых заболеваний, в том числе заболеваний аорты, периферических артерий и вен. Позвоните на прием в сосудистую хирургию по бесплатному телефону 800-223-2273, добавочный 44508 или запишитесь на прием через Интернет.
Вы также можете воспользоваться консультацией MyConsult о втором мнении через Интернет.
Институт сердца, сосудов и грудной клетки также имеет специализированные центры и клиники для лечения определенных групп пациентов:
Узнайте больше об экспертах, специализирующихся на диагностике и лечении сосудистых и артериальных заболеваний.
Организации
Американская ассоциация хронической боли (ACPA)
P.O. Box 850
Rocklin, CA 95677-0850
Бесплатный звонок: 800.533.3231
Факс: 916.632.3208
Эл. Почта: Веб-сайт: theacpa.org/
Национальный реабилитационный информационный центр (NARIC)
4200 Forbes Boulevard, Suite 202
Lanham, MD 20706-4829
Телефон: 301.459.5900
Бесплатная линия: 800.346.2742
TTY: 301.459.5984
Факс: 301.562.2401
Эл. Почта: Веб-сайт: www.naric.com
Контакт
Если вам нужна дополнительная информация, нажмите здесь, чтобы связаться с нами, пообщайтесь в чате с медсестрой или позвоните медсестре по ресурсам и информации Института сердечно-сосудистых заболеваний и торакальной хирургии семьи Миллер по номеру 216.445.9288 или по бесплатному телефону 866.289.6911. Будем рады вам помочь.
Стать пациентом
Варианты лечения
Дополнительную информацию о вариантах лечения сосудов можно найти по телефону:
Руководства по лечению
Диагностические тесты
Диагностические тесты используются для диагностики аномального сердцебиения и определения наиболее эффективного метода лечения.
Веб-чаты
Наши веб-чаты и видеочаты дают пациентам и посетителям еще одну возможность задать вопросы и пообщаться с нашими врачами.
Видео
Интерактивные инструменты
Ссылки на ресурсы
* Откроется новое окно браузера с этой ссылкой.
Включение ссылок на другие веб-сайты не означает одобрения материалов на этих веб-сайтах или какой-либо связи с их операторами.
Почему стоит выбрать клинику Кливленда для лечения?
Наши результаты говорят сами за себя. Ознакомьтесь с нашими фактами и цифрами, и если у вас возникнут вопросы, не стесняйтесь их задавать.
Лечение, симптомы, причины и диагностика
Обзор
Что такое синдром грудной апертуры?
Синдром грудного выхода (TOS) — это термин, используемый для описания группы расстройств, которые возникают при сжатии, травме или раздражении нервов и / или кровеносных сосудов (артерий и вен) в нижней части шеи и верхней части грудной клетки.Синдром грудного выхода назван в честь пространства (грудного выхода) между нижней частью шеи и верхней частью груди, где находится эта группа нервов и кровеносных сосудов.
Кто страдает синдромом грудной апертуры?
Синдром грудного выхода поражает людей любого возраста и пола. Заболевание часто встречается у спортсменов, которые занимаются видами спорта, требующими повторяющихся движений руки и плеча, такими как бейсбол, плавание, волейбол и другие виды спорта.
Нейрогенная TOS является наиболее распространенной формой расстройства (95 процентов людей с TOS имеют эту форму расстройства) и обычно поражает женщин среднего возраста.
Недавние исследования показали, что в целом TOS чаще встречается у женщин, чем у мужчин, особенно среди людей с плохим мышечным развитием, плохой осанкой или и тем, и другим.
Симптомы и причины
Каковы симптомы?
Загрузить бесплатное руководство по синдрому торакального выхода
Признаки и симптомы TOS включают боль в шее, плечах и руках, онемение или нарушение кровообращения в пораженных областях.
Боль при TOS иногда путают с болью при стенокардии (боль в груди из-за недостаточного поступления кислорода в сердечную мышцу), но эти два состояния можно различить, поскольку боль при синдроме выхода из грудного отдела грудной клетки не возникает или усиливается при ходьбе. , в то время как боль при стенокардии обычно бывает. Кроме того, боль при TOS обычно усиливается при поднятии пораженной руки, чего не бывает при стенокардии.
Признаки и симптомы TOS помогают определить тип расстройства у пациента.Расстройства синдрома грудной апертуры различаются в зависимости от того, на какую часть тела они влияют. Синдром грудного выхода чаще всего поражает нервы, но это состояние также может поражать вены и артерии (наименее распространенный тип). При всех типах TOS выходное грудное пространство сужено, а вокруг структур образуются рубцы.
Типы нарушений синдрома грудной апертуры и связанные с ними симптомы
- Нейрогенный синдром грудного выхода: Это состояние связано с аномалиями костных и мягких тканей в нижней части шеи (которые могут включать область шейных ребер), которые сжимают и раздражают нервы плечевого сплетения, комплекса нервов, которые обеспечивают моторную (движение) и сенсорную (чувственную) функцию руки и кисти.Симптомы включают слабость или онемение руки; уменьшение размеров мышц рук, что обычно происходит на одной стороне тела; и / или боль, покалывание, покалывание, онемение и слабость в шее, груди и руках.
- Синдром венозного выхода из грудной клетки: Это состояние вызвано повреждением основных вен в нижней части шеи и верхней части грудной клетки. Заболевание развивается внезапно, часто после необычных и утомительных упражнений с руками. Симптомы включают отек кистей, пальцев и предплечий, а также тяжесть и слабость в шее и руках.Вены передней (передней) грудной стенки также могут казаться расширенными (опухшими).
- Синдром артериального выхода из грудной клетки: Наименее распространенный, но наиболее серьезный тип TOS вызван врожденными (присутствующими при рождении) костными аномалиями в нижней части шеи и верхней части грудной клетки. Симптомы включают чувствительность к холоду рук и пальцев; онемение, боль или язвы пальцев; и плохое кровообращение в руках, кистях и пальцах.
Что вызывает синдром грудной апертуры?
Расстройства, вызываемые TOS, недостаточно изучены.Тем не менее, известно, что когда кровеносные сосуды и / или нервы в узком проходе грудного выхода ненормально сжимаются, они раздражаются и могут вызывать TOS. Синдром грудного выхода может быть результатом лишнего первого ребра (шейного ребра) или старого перелома ключицы (ключицы), который уменьшает пространство для сосудов и нервов. Аномалии костей и мягких тканей являются одной из многих других причин TOS. Следующее может увеличить риск развития синдрома грудной апертуры:
- Нарушения сна
- Опухоли или большие лимфатические узлы в верхней части грудной клетки или в области подмышек
- Стресс или депрессия
- Занятия спортом, включающим повторяющиеся движения рук или плеч, например бейсбол, плавание, гольф, волейбол и др.
- Повторяющиеся травмы от переноски тяжелых нагрузок на плечо
- Травма шеи или спины (хлыстовая травма)
- Плохая осанка
- Тяжелая атлетика
Диагностика и тесты
Как диагностируется синдром грудной апертуры?
Правильная диагностика — самый важный шаг в TOS.Врачи, которые лечат это состояние, включают сосудистых хирургов, грудных (торакальных) хирургов и врачей сосудистой медицины.
Чтобы диагностировать ваше состояние, ваш врач проведет полный медицинский осмотр и изучит результаты предыдущих диагностических тестов.
В некоторых случаях может быть рекомендовано тщательное обследование у квалифицированного невролога, чтобы исключить заболевание шейного отдела позвоночника или другие неврологические состояния, которые могут имитировать или вызывать ваши симптомы.
Дополнительные тесты, выполняемые для диагностики синдрома грудной апертуры, включают:
- Исследования нервной проводимости (для оценки функции двигательных и сенсорных нервов)
- Исследования сосудов (артерий или вен)
- Рентген грудной клетки для исключения аномалий шейных ребер
- Рентгеновские снимки шейного отдела позвоночника для исключения аномалий шейного (дополнительного ребра) или шейного (шейного) отдела позвоночника
- Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) грудной клетки
- Компьютерная томография или МРТ позвоночника для исключения ущемления шейного отдела позвоночника (давления), которое может имитировать нейрогенный синдром грудной апертуры
- Магнитно-резонансная томография с ангиографией (МРА) для просмотра кровеносных сосудов
- Артериограмма / венограмма (рентгеновский снимок с использованием красителя для определения кровотока)
- Анализы крови
Серьезен ли синдром торакального выхода?
Хотя многие случаи синдрома грудной апертуры нельзя предотвратить, это состояние поддается лечению.Если оставить без лечения , TOS может вызвать такие осложнения, как:
- Постоянный отек руки и боль (особенно у пациентов с венозным TOS)
- Ишемическая язва пальцев (открытая язва, вызванная снижением кровотока)
- Гангрена (отмирание тканей тела, часто вызванное потерей кровотока)
- Сгусток крови
- Тромбоэмболия легочной артерии (закупорка кровеносного сосуда из-за тромба)
- Нейрогенные осложнения, такие как необратимое повреждение нервов
Ведение и лечение
Как лечится синдром грудной апертуры?
Раннее выявление TOS может помочь улучшить успех лечения.Лечение синдрома торакального выхода зависит от типа TOS и ваших симптомов. Цели лечения — уменьшить симптомы и боль. Ваш лечащий врач порекомендует вам вариант лечения, который подходит вам.
Прежде чем выбрать какое-либо лечение, важно поговорить со своим врачом о потенциальных преимуществах, рисках и побочных эффектах ваших вариантов лечения.
Лечение нейрогенного синдрома грудной апертуры
- Физиотерапия : Наиболее распространенным начальным лечением нейрогенного синдрома грудной апертуры является физиотерапия.Лечебная физкультура увеличивает диапазон движений шеи и плеч, укрепляет мышцы и способствует улучшению осанки. Большинство пациентов испытывают улучшение симптомов после прохождения физиотерапии.
- Лекарства: Для снятия боли могут быть рекомендованы безрецептурные обезболивающие, такие как аспирин, парацетамол (тайленол) или ибупрофен (мотрин). Ваш врач может назначить миорелаксант для дополнительного обезболивания.
- Операция: В некоторых случаях может потребоваться операция для лечения нейрогенного синдрома грудной апертуры, если симптомы не исчезнут, несмотря на оптимальный курс физиотерапии.
Лечение синдрома венозно-грудного выхода
Чтобы снизить риск образования тромбов и тромбоэмболии легочной артерии, лечение синдрома венозного торакального выхода может включать тромболитические (разрушение тромбов) или антикоагулянтные (разжижающие кровь) препараты и хирургическое вмешательство. Во многих случаях пациента будут лечить тромболитическими препаратами и начинать антикоагулянтную терапию перед операцией.
- Тромболитические препараты назначаются для растворения тромбов.Этот тип лекарств всегда дают пациенту в больнице, чтобы за ним можно было внимательно наблюдать. Лекарства могут вводиться непосредственно в вену или доставляться через катетер, длинную тонкую трубку, которая направляется через вену в область, где находится тромб. Препарат, растворяющий сгусток, направляется через катетер в сгусток. Сгусток обычно растворяется в течение от часов до нескольких дней. В некоторых случаях суженный участок вены необходимо обработать ангиопластикой (вскрытие вены с помощью баллона), чтобы предотвратить образование большего количества сгустков.Операция часто рекомендуется после того, как сгусток в вене эффективно вылечен / растворен.
- Антикоагулянтные препараты снижают способность крови к свертыванию и препятствуют образованию большего количества сгустков. К антикоагулянтам относятся варфарин (кумадин), гепарин, низкомолекулярный гепарин и фондапаринукс (арикстра). Вы получите информацию о том, как принимать прописанные вам антикоагулянты.
- Хирургия может потребоваться вместе с лекарствами для лечения ваших симптомов.Хирургическое вмешательство исправляет сужение, которое вызывает проблемы с веной, и может быть рекомендовано после того, как сгусток в вене будет эффективно обработан / растворен лекарствами.
Лечение синдрома выхода из грудной артерии
- Операция: Пациентам с синдромом выхода из грудной артерии часто требуется хирургическое лечение. Операция может быть выполнена для удаления первого ребра и освобождения места для сосудов и нервов. Хирургическое вмешательство также может быть выполнено для устранения любых структурных проблем артерии.
- Тромболитические препараты можно назначить перед операцией, если необходимо, для растворения тромбов. Этот тип лекарств всегда дают пациенту в больнице, чтобы за ним можно было внимательно наблюдать. Лекарства могут вводиться непосредственно в артерию или доставляться через катетер, длинную тонкую трубку, которая направляется через артерию в область, где расположен тромб. Препарат, растворяющий сгусток, направляется через катетер в сгусток. Сгусток обычно растворяется в течение от часов до нескольких дней.В некоторых случаях суженный участок артерии необходимо обработать ангиопластикой (открытие артерии с помощью баллона), чтобы предотвратить образование большего количества сгустков.
Когда необходима операция?
Хотя только от 10 до 20 процентов пациентов с TOS нуждаются в хирургическом лечении, большинству пациентов с венозным или артериальным TOS потребуется хирургическое лечение.
Хирургия венозного и артериального TOS очень эффективна. Среди пациентов с венозным синдромом шейного отдела позвоночника плановая хирургическая операция устраняет симптомы в 90–95% случаев; плановое хирургическое вмешательство устраняет симптомы более чем у 95 процентов пациентов с артериальной TOS.
Некоторым пациентам с нейрогенным синдромом яичников потребуется хирургическое вмешательство. Основная цель операции у этих пациентов — устранить источник сдавления спинномозговых нервов, которые стимулируют руку, предплечье и кисть (плечевое сплетение). Обычно это достигается путем удаления первого ребра, аномальных мышц или фиброзных лент. Если есть дополнительное ребро, вызывающее сжатие, его также можно удалить.
Процедура, известная как «декомпрессионная операция», обычно завершается надрезом в области подмышек на пораженной стороне.Это также может быть выполнено через разрез над ключицей (ключицей). В некоторых случаях может использоваться альтернативный хирургический подход, известный как торакоскопическая хирургия с использованием видео (VATS), который выполняется через несколько небольших разрезов.
Хирургические риски
Как и все обширные хирургические процедуры, декомпрессионная операция связана с рисками. Один из значительных рисков — отсутствие реакции на операцию. В опытных центрах примерно у 50-70 процентов пациентов после операции декомпрессии улучшаются симптомы.По этой причине хирургическое вмешательство по лечению нейрогенного синдрома остеохондроза предназначено для тех пациентов, которые остаются ослабленными, несмотря на соответствующую неинвазивную терапию, включая физиотерапию под наблюдением и обезболивание. Другие осложнения встречаются редко, всего в 2–3 процентах случаев, но включают:
Продолжительность пребывания в стационаре
После операции вы останетесь в больнице на одну ночь, а в некоторых случаях и еще на один день. Во время выздоровления вы начнете физиотерапию, чтобы улучшить функции и свести к минимуму боль и повторение симптомов.
Ресурсы
Лечащие врачи
Доктора различаются по квалификации из-за разной подготовки и опыта; больницы различаются по количеству доступных услуг. Чем сложнее ваша медицинская проблема, тем больше эти различия в качестве и тем больше они имеют значение.
Очевидно, что врач и больница, которые вы выберете для получения комплексной специализированной медицинской помощи, будут иметь прямое влияние на то, насколько хорошо вы себя чувствуете. Чтобы помочь вам сделать этот выбор, ознакомьтесь с результатами нашего Института сердца, сосудов и торакальной системы семьи Миллер.
Cleveland Clinic Heart, Vascular & Thoracic Institute Специалисты и хирурги сосудистой медицины
Выбор врача для лечения сосудистого заболевания зависит от того, на каком этапе диагностики и лечения вы находитесь. Следующие отделения и отделения Института сердца, сосудов и торакальной хирургии лечат пациентов со всеми типами сосудистых заболеваний, включая нарушения свертываемости крови:
Секция сосудистой медицины: для оценки, лечения или интервенционных процедур для лечения сосудистых заболеваний.Кроме того, неинвазивная лаборатория включает в себя современное компьютерное оборудование для визуализации, которое помогает диагностировать сосудистые заболевания без дополнительного дискомфорта для пациента. Позвоните на прием в сосудистую медицину, бесплатный номер 800-223-2273, добавочный номер 44420 или запишитесь на прием через Интернет.
Отделение сосудистой хирургии: хирургическая оценка хирургического лечения сосудистых заболеваний, в том числе заболеваний аорты, периферических артерий и вен. Позвоните на прием в сосудистую хирургию по бесплатному телефону 800-223-2273, добавочный 44508 или запишитесь на прием через Интернет.
Вы также можете воспользоваться консультацией MyConsult о втором мнении через Интернет.
Институт сердца, сосудов и грудной клетки также имеет специализированные центры и клиники для лечения определенных групп пациентов:
Узнайте больше об экспертах, специализирующихся на диагностике и лечении сосудистых и артериальных заболеваний.
Организации
Американская ассоциация хронической боли (ACPA)
P.O. Box 850
Rocklin, CA 95677-0850
Бесплатный звонок: 800.533.3231
Факс: 916.632.3208
Эл. Почта: Веб-сайт: theacpa.org/
Национальный реабилитационный информационный центр (NARIC)
4200 Forbes Boulevard, Suite 202
Lanham, MD 20706-4829
Телефон: 301.459.5900
Бесплатная линия: 800.346.2742
TTY: 301.459.5984
Факс: 301.562.2401
Эл. Почта: Веб-сайт: www.naric.com
Контакт
Если вам нужна дополнительная информация, нажмите здесь, чтобы связаться с нами, пообщайтесь в чате с медсестрой или позвоните медсестре по ресурсам и информации Института сердечно-сосудистых заболеваний и торакальной хирургии семьи Миллер по номеру 216.445.9288 или по бесплатному телефону 866.289.6911. Будем рады вам помочь.
Стать пациентом
Варианты лечения
Дополнительную информацию о вариантах лечения сосудов можно найти по телефону:
Руководства по лечению
Диагностические тесты
Диагностические тесты используются для диагностики аномального сердцебиения и определения наиболее эффективного метода лечения.
Веб-чаты
Наши веб-чаты и видеочаты дают пациентам и посетителям еще одну возможность задать вопросы и пообщаться с нашими врачами.
Видео
Интерактивные инструменты
Ссылки на ресурсы
* Откроется новое окно браузера с этой ссылкой.
Включение ссылок на другие веб-сайты не означает одобрения материалов на этих веб-сайтах или какой-либо связи с их операторами.
Почему стоит выбрать клинику Кливленда для лечения?
Наши результаты говорят сами за себя. Ознакомьтесь с нашими фактами и цифрами, и если у вас возникнут вопросы, не стесняйтесь их задавать.
Лечение, симптомы, причины и диагностика
Обзор
Что такое синдром грудной апертуры?
Синдром грудного выхода (TOS) — это термин, используемый для описания группы расстройств, которые возникают при сжатии, травме или раздражении нервов и / или кровеносных сосудов (артерий и вен) в нижней части шеи и верхней части грудной клетки.Синдром грудного выхода назван в честь пространства (грудного выхода) между нижней частью шеи и верхней частью груди, где находится эта группа нервов и кровеносных сосудов.
Кто страдает синдромом грудной апертуры?
Синдром грудного выхода поражает людей любого возраста и пола. Заболевание часто встречается у спортсменов, которые занимаются видами спорта, требующими повторяющихся движений руки и плеча, такими как бейсбол, плавание, волейбол и другие виды спорта.
Нейрогенная TOS является наиболее распространенной формой расстройства (95 процентов людей с TOS имеют эту форму расстройства) и обычно поражает женщин среднего возраста.
Недавние исследования показали, что в целом TOS чаще встречается у женщин, чем у мужчин, особенно среди людей с плохим мышечным развитием, плохой осанкой или и тем, и другим.
Симптомы и причины
Каковы симптомы?
Загрузить бесплатное руководство по синдрому торакального выхода
Признаки и симптомы TOS включают боль в шее, плечах и руках, онемение или нарушение кровообращения в пораженных областях.
Боль при TOS иногда путают с болью при стенокардии (боль в груди из-за недостаточного поступления кислорода в сердечную мышцу), но эти два состояния можно различить, поскольку боль при синдроме выхода из грудного отдела грудной клетки не возникает или усиливается при ходьбе. , в то время как боль при стенокардии обычно бывает. Кроме того, боль при TOS обычно усиливается при поднятии пораженной руки, чего не бывает при стенокардии.
Признаки и симптомы TOS помогают определить тип расстройства у пациента.Расстройства синдрома грудной апертуры различаются в зависимости от того, на какую часть тела они влияют. Синдром грудного выхода чаще всего поражает нервы, но это состояние также может поражать вены и артерии (наименее распространенный тип). При всех типах TOS выходное грудное пространство сужено, а вокруг структур образуются рубцы.
Типы нарушений синдрома грудной апертуры и связанные с ними симптомы
- Нейрогенный синдром грудного выхода: Это состояние связано с аномалиями костных и мягких тканей в нижней части шеи (которые могут включать область шейных ребер), которые сжимают и раздражают нервы плечевого сплетения, комплекса нервов, которые обеспечивают моторную (движение) и сенсорную (чувственную) функцию руки и кисти.Симптомы включают слабость или онемение руки; уменьшение размеров мышц рук, что обычно происходит на одной стороне тела; и / или боль, покалывание, покалывание, онемение и слабость в шее, груди и руках.
- Синдром венозного выхода из грудной клетки: Это состояние вызвано повреждением основных вен в нижней части шеи и верхней части грудной клетки. Заболевание развивается внезапно, часто после необычных и утомительных упражнений с руками. Симптомы включают отек кистей, пальцев и предплечий, а также тяжесть и слабость в шее и руках.Вены передней (передней) грудной стенки также могут казаться расширенными (опухшими).
- Синдром артериального выхода из грудной клетки: Наименее распространенный, но наиболее серьезный тип TOS вызван врожденными (присутствующими при рождении) костными аномалиями в нижней части шеи и верхней части грудной клетки. Симптомы включают чувствительность к холоду рук и пальцев; онемение, боль или язвы пальцев; и плохое кровообращение в руках, кистях и пальцах.
Что вызывает синдром грудной апертуры?
Расстройства, вызываемые TOS, недостаточно изучены.Тем не менее, известно, что когда кровеносные сосуды и / или нервы в узком проходе грудного выхода ненормально сжимаются, они раздражаются и могут вызывать TOS. Синдром грудного выхода может быть результатом лишнего первого ребра (шейного ребра) или старого перелома ключицы (ключицы), который уменьшает пространство для сосудов и нервов. Аномалии костей и мягких тканей являются одной из многих других причин TOS. Следующее может увеличить риск развития синдрома грудной апертуры:
- Нарушения сна
- Опухоли или большие лимфатические узлы в верхней части грудной клетки или в области подмышек
- Стресс или депрессия
- Занятия спортом, включающим повторяющиеся движения рук или плеч, например бейсбол, плавание, гольф, волейбол и др.
- Повторяющиеся травмы от переноски тяжелых нагрузок на плечо
- Травма шеи или спины (хлыстовая травма)
- Плохая осанка
- Тяжелая атлетика
Диагностика и тесты
Как диагностируется синдром грудной апертуры?
Правильная диагностика — самый важный шаг в TOS.Врачи, которые лечат это состояние, включают сосудистых хирургов, грудных (торакальных) хирургов и врачей сосудистой медицины.
Чтобы диагностировать ваше состояние, ваш врач проведет полный медицинский осмотр и изучит результаты предыдущих диагностических тестов.
В некоторых случаях может быть рекомендовано тщательное обследование у квалифицированного невролога, чтобы исключить заболевание шейного отдела позвоночника или другие неврологические состояния, которые могут имитировать или вызывать ваши симптомы.
Дополнительные тесты, выполняемые для диагностики синдрома грудной апертуры, включают:
- Исследования нервной проводимости (для оценки функции двигательных и сенсорных нервов)
- Исследования сосудов (артерий или вен)
- Рентген грудной клетки для исключения аномалий шейных ребер
- Рентгеновские снимки шейного отдела позвоночника для исключения аномалий шейного (дополнительного ребра) или шейного (шейного) отдела позвоночника
- Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) грудной клетки
- Компьютерная томография или МРТ позвоночника для исключения ущемления шейного отдела позвоночника (давления), которое может имитировать нейрогенный синдром грудной апертуры
- Магнитно-резонансная томография с ангиографией (МРА) для просмотра кровеносных сосудов
- Артериограмма / венограмма (рентгеновский снимок с использованием красителя для определения кровотока)
- Анализы крови
Серьезен ли синдром торакального выхода?
Хотя многие случаи синдрома грудной апертуры нельзя предотвратить, это состояние поддается лечению.Если оставить без лечения , TOS может вызвать такие осложнения, как:
- Постоянный отек руки и боль (особенно у пациентов с венозным TOS)
- Ишемическая язва пальцев (открытая язва, вызванная снижением кровотока)
- Гангрена (отмирание тканей тела, часто вызванное потерей кровотока)
- Сгусток крови
- Тромбоэмболия легочной артерии (закупорка кровеносного сосуда из-за тромба)
- Нейрогенные осложнения, такие как необратимое повреждение нервов
Ведение и лечение
Как лечится синдром грудной апертуры?
Раннее выявление TOS может помочь улучшить успех лечения.Лечение синдрома торакального выхода зависит от типа TOS и ваших симптомов. Цели лечения — уменьшить симптомы и боль. Ваш лечащий врач порекомендует вам вариант лечения, который подходит вам.
Прежде чем выбрать какое-либо лечение, важно поговорить со своим врачом о потенциальных преимуществах, рисках и побочных эффектах ваших вариантов лечения.
Лечение нейрогенного синдрома грудной апертуры
- Физиотерапия : Наиболее распространенным начальным лечением нейрогенного синдрома грудной апертуры является физиотерапия.Лечебная физкультура увеличивает диапазон движений шеи и плеч, укрепляет мышцы и способствует улучшению осанки. Большинство пациентов испытывают улучшение симптомов после прохождения физиотерапии.
- Лекарства: Для снятия боли могут быть рекомендованы безрецептурные обезболивающие, такие как аспирин, парацетамол (тайленол) или ибупрофен (мотрин). Ваш врач может назначить миорелаксант для дополнительного обезболивания.
- Операция: В некоторых случаях может потребоваться операция для лечения нейрогенного синдрома грудной апертуры, если симптомы не исчезнут, несмотря на оптимальный курс физиотерапии.
Лечение синдрома венозно-грудного выхода
Чтобы снизить риск образования тромбов и тромбоэмболии легочной артерии, лечение синдрома венозного торакального выхода может включать тромболитические (разрушение тромбов) или антикоагулянтные (разжижающие кровь) препараты и хирургическое вмешательство. Во многих случаях пациента будут лечить тромболитическими препаратами и начинать антикоагулянтную терапию перед операцией.
- Тромболитические препараты назначаются для растворения тромбов.Этот тип лекарств всегда дают пациенту в больнице, чтобы за ним можно было внимательно наблюдать. Лекарства могут вводиться непосредственно в вену или доставляться через катетер, длинную тонкую трубку, которая направляется через вену в область, где находится тромб. Препарат, растворяющий сгусток, направляется через катетер в сгусток. Сгусток обычно растворяется в течение от часов до нескольких дней. В некоторых случаях суженный участок вены необходимо обработать ангиопластикой (вскрытие вены с помощью баллона), чтобы предотвратить образование большего количества сгустков.Операция часто рекомендуется после того, как сгусток в вене эффективно вылечен / растворен.
- Антикоагулянтные препараты снижают способность крови к свертыванию и препятствуют образованию большего количества сгустков. К антикоагулянтам относятся варфарин (кумадин), гепарин, низкомолекулярный гепарин и фондапаринукс (арикстра). Вы получите информацию о том, как принимать прописанные вам антикоагулянты.
- Хирургия может потребоваться вместе с лекарствами для лечения ваших симптомов.Хирургическое вмешательство исправляет сужение, которое вызывает проблемы с веной, и может быть рекомендовано после того, как сгусток в вене будет эффективно обработан / растворен лекарствами.
Лечение синдрома выхода из грудной артерии
- Операция: Пациентам с синдромом выхода из грудной артерии часто требуется хирургическое лечение. Операция может быть выполнена для удаления первого ребра и освобождения места для сосудов и нервов. Хирургическое вмешательство также может быть выполнено для устранения любых структурных проблем артерии.
- Тромболитические препараты можно назначить перед операцией, если необходимо, для растворения тромбов. Этот тип лекарств всегда дают пациенту в больнице, чтобы за ним можно было внимательно наблюдать. Лекарства могут вводиться непосредственно в артерию или доставляться через катетер, длинную тонкую трубку, которая направляется через артерию в область, где расположен тромб. Препарат, растворяющий сгусток, направляется через катетер в сгусток. Сгусток обычно растворяется в течение от часов до нескольких дней.В некоторых случаях суженный участок артерии необходимо обработать ангиопластикой (открытие артерии с помощью баллона), чтобы предотвратить образование большего количества сгустков.
Когда необходима операция?
Хотя только от 10 до 20 процентов пациентов с TOS нуждаются в хирургическом лечении, большинству пациентов с венозным или артериальным TOS потребуется хирургическое лечение.
Хирургия венозного и артериального TOS очень эффективна. Среди пациентов с венозным синдромом шейного отдела позвоночника плановая хирургическая операция устраняет симптомы в 90–95% случаев; плановое хирургическое вмешательство устраняет симптомы более чем у 95 процентов пациентов с артериальной TOS.
Некоторым пациентам с нейрогенным синдромом яичников потребуется хирургическое вмешательство. Основная цель операции у этих пациентов — устранить источник сдавления спинномозговых нервов, которые стимулируют руку, предплечье и кисть (плечевое сплетение). Обычно это достигается путем удаления первого ребра, аномальных мышц или фиброзных лент. Если есть дополнительное ребро, вызывающее сжатие, его также можно удалить.
Процедура, известная как «декомпрессионная операция», обычно завершается надрезом в области подмышек на пораженной стороне.Это также может быть выполнено через разрез над ключицей (ключицей). В некоторых случаях может использоваться альтернативный хирургический подход, известный как торакоскопическая хирургия с использованием видео (VATS), который выполняется через несколько небольших разрезов.
Хирургические риски
Как и все обширные хирургические процедуры, декомпрессионная операция связана с рисками. Один из значительных рисков — отсутствие реакции на операцию. В опытных центрах примерно у 50-70 процентов пациентов после операции декомпрессии улучшаются симптомы.По этой причине хирургическое вмешательство по лечению нейрогенного синдрома остеохондроза предназначено для тех пациентов, которые остаются ослабленными, несмотря на соответствующую неинвазивную терапию, включая физиотерапию под наблюдением и обезболивание. Другие осложнения встречаются редко, всего в 2–3 процентах случаев, но включают:
Продолжительность пребывания в стационаре
После операции вы останетесь в больнице на одну ночь, а в некоторых случаях и еще на один день. Во время выздоровления вы начнете физиотерапию, чтобы улучшить функции и свести к минимуму боль и повторение симптомов.
Ресурсы
Лечащие врачи
Доктора различаются по квалификации из-за разной подготовки и опыта; больницы различаются по количеству доступных услуг. Чем сложнее ваша медицинская проблема, тем больше эти различия в качестве и тем больше они имеют значение.
Очевидно, что врач и больница, которые вы выберете для получения комплексной специализированной медицинской помощи, будут иметь прямое влияние на то, насколько хорошо вы себя чувствуете. Чтобы помочь вам сделать этот выбор, ознакомьтесь с результатами нашего Института сердца, сосудов и торакальной системы семьи Миллер.
Cleveland Clinic Heart, Vascular & Thoracic Institute Специалисты и хирурги сосудистой медицины
Выбор врача для лечения сосудистого заболевания зависит от того, на каком этапе диагностики и лечения вы находитесь. Следующие отделения и отделения Института сердца, сосудов и торакальной хирургии лечат пациентов со всеми типами сосудистых заболеваний, включая нарушения свертываемости крови:
Секция сосудистой медицины: для оценки, лечения или интервенционных процедур для лечения сосудистых заболеваний.Кроме того, неинвазивная лаборатория включает в себя современное компьютерное оборудование для визуализации, которое помогает диагностировать сосудистые заболевания без дополнительного дискомфорта для пациента. Позвоните на прием в сосудистую медицину, бесплатный номер 800-223-2273, добавочный номер 44420 или запишитесь на прием через Интернет.
Отделение сосудистой хирургии: хирургическая оценка хирургического лечения сосудистых заболеваний, в том числе заболеваний аорты, периферических артерий и вен. Позвоните на прием в сосудистую хирургию по бесплатному телефону 800-223-2273, добавочный 44508 или запишитесь на прием через Интернет.
Вы также можете воспользоваться консультацией MyConsult о втором мнении через Интернет.
Институт сердца, сосудов и грудной клетки также имеет специализированные центры и клиники для лечения определенных групп пациентов:
Узнайте больше об экспертах, специализирующихся на диагностике и лечении сосудистых и артериальных заболеваний.
Организации
Американская ассоциация хронической боли (ACPA)
P.O. Box 850
Rocklin, CA 95677-0850
Бесплатный звонок: 800.533.3231
Факс: 916.632.3208
Эл. Почта: Веб-сайт: theacpa.org/
Национальный реабилитационный информационный центр (NARIC)
4200 Forbes Boulevard, Suite 202
Lanham, MD 20706-4829
Телефон: 301.459.5900
Бесплатная линия: 800.346.2742
TTY: 301.459.5984
Факс: 301.562.2401
Эл. Почта: Веб-сайт: www.naric.com
Контакт
Если вам нужна дополнительная информация, нажмите здесь, чтобы связаться с нами, пообщайтесь в чате с медсестрой или позвоните медсестре по ресурсам и информации Института сердечно-сосудистых заболеваний и торакальной хирургии семьи Миллер по номеру 216.445.9288 или по бесплатному телефону 866.289.6911. Будем рады вам помочь.
Стать пациентом
Варианты лечения
Дополнительную информацию о вариантах лечения сосудов можно найти по телефону:
Руководства по лечению
Диагностические тесты
Диагностические тесты используются для диагностики аномального сердцебиения и определения наиболее эффективного метода лечения.
Веб-чаты
Наши веб-чаты и видеочаты дают пациентам и посетителям еще одну возможность задать вопросы и пообщаться с нашими врачами.
Видео
Интерактивные инструменты
Ссылки на ресурсы
* Откроется новое окно браузера с этой ссылкой.
Включение ссылок на другие веб-сайты не означает одобрения материалов на этих веб-сайтах или какой-либо связи с их операторами.
Почему стоит выбрать клинику Кливленда для лечения?
Наши результаты говорят сами за себя. Ознакомьтесь с нашими фактами и цифрами, и если у вас возникнут вопросы, не стесняйтесь их задавать.
Информация о синдроме грудного выхода
Определение
Лечение
Прогноз
Клинические испытания
Организации
Публикации
Определение
TOS — это общий термин, охватывающий три связанных синдрома, которые включают сдавление нервов, артерий и вен в нижней части шеи и верхней части груди и вызывают боль в руке, плече и шее.Большинство врачей согласны с тем, что синдром TOS вызывается сдавлением плечевого сплетения или подключичных сосудов, когда они проходят через узкие проходы, ведущие от основания шеи к подмышке и руке, но существуют значительные разногласия по поводу его диагноза и лечения.
Диагноз TOS усложняется тем, что ряд заболеваний имеет симптомы, сходные с симптомами TOS, включая травмы вращающей манжеты, нарушения шейного отдела диска, фибромиалгию, рассеянный склероз, комплексный региональный болевой синдром и опухоли сиринкса или спинного мозга .Заболевание иногда может быть диагностировано при физикальном обследовании по болезненности в надключичной области, слабости и / или ощущению «иголок» при поднятии рук, слабости пятого («мизинца») пальца и бледности ладони. одна или обе руки, когда человек поднимает их выше плеч, при этом пальцы указывают в потолок. Симптомы TOS различаются в зависимости от типа.
- Neurogenic TOS имеет характерный признак, называемый рукой Гиллиатта-Самнера, при котором наблюдается сильное истощение мясистой основы большого пальца.К другим симптомам относятся парестезии (ощущение булавок и игл или онемение) пальцев и кисти, изменение цвета кисти, похолодание кисти или тупая ноющая боль в шее, плече и подмышке.
- Венозный TOS показывает бледность, слабый или отсутствующий пульс на пораженной руке, который также может быть холодным на ощупь и казаться бледнее, чем на здоровой руке. Симптомы могут включать онемение, покалывание, ломоту, отек конечностей и пальцев, а также слабость шеи или руки.
- Артериальный TOS наиболее характерен для изменения цвета и чувствительности к холоду в руках и пальцах, отека, тяжести, парестезии и плохого кровообращения в руках, кистях и пальцах.
Существует множество причин TOS, включая физические травмы, анатомические дефекты, опухоли, которые давят на нервы, неправильная осанка, вызывающая сжатие нервов, беременность, а также повторяющиеся движения и активность рук и плеч, например, от занятий определенными видами спорта.
TOS чаще встречается у женщин. Начало симптомов обычно происходит в возрасте от 20 до 50 лет. Врачи обычно рекомендуют исследования нервной проводимости, электромиографию или визуализацию, чтобы подтвердить или исключить диагноз TOS.
×
Определение
TOS — это общий термин, охватывающий три связанных синдрома, которые включают сдавление нервов, артерий и вен в нижней части шеи и верхней части груди и вызывают боль в руке, плече и шее. Большинство врачей согласны с тем, что синдром TOS вызывается сдавлением плечевого сплетения или подключичных сосудов, когда они проходят через узкие проходы, ведущие от основания шеи к подмышке и руке, но существуют значительные разногласия по поводу его диагноза и лечения.
Диагноз TOS усложняется тем, что ряд заболеваний имеет симптомы, сходные с симптомами TOS, включая травмы вращающей манжеты, нарушения шейного отдела диска, фибромиалгию, рассеянный склероз, комплексный региональный болевой синдром и опухоли сиринкса или спинного мозга . Заболевание иногда может быть диагностировано при физикальном обследовании по болезненности в надключичной области, слабости и / или ощущению «иголок» при поднятии рук, слабости пятого («мизинца») пальца и бледности ладони. одна или обе руки, когда человек поднимает их выше плеч, при этом пальцы указывают в потолок.Симптомы TOS различаются в зависимости от типа.
- Neurogenic TOS имеет характерный признак, называемый рукой Гиллиатта-Самнера, при котором наблюдается сильное истощение мясистой основы большого пальца. К другим симптомам относятся парестезии (ощущение булавок и игл или онемение) пальцев и кисти, изменение цвета кисти, похолодание кисти или тупая ноющая боль в шее, плече и подмышке.
- Венозный TOS показывает бледность, слабый или отсутствующий пульс на пораженной руке, который также может быть холодным на ощупь и казаться бледнее, чем на здоровой руке.Симптомы могут включать онемение, покалывание, ломоту, отек конечностей и пальцев, а также слабость шеи или руки.
- Артериальный TOS наиболее характерен для изменения цвета и чувствительности к холоду в руках и пальцах, отека, тяжести, парестезии и плохого кровообращения в руках, кистях и пальцах.
Существует множество причин TOS, включая физические травмы, анатомические дефекты, опухоли, которые давят на нервы, неправильная осанка, вызывающая сжатие нервов, беременность, а также повторяющиеся движения и активность рук и плеч, например, от занятий определенными видами спорта.
TOS чаще встречается у женщин. Начало симптомов обычно происходит в возрасте от 20 до 50 лет. Врачи обычно рекомендуют исследования нервной проводимости, электромиографию или визуализацию, чтобы подтвердить или исключить диагноз TOS.
Лечение
Лечение начинается с программ упражнений и физиотерапии для укрепления мышц грудной клетки, восстановления нормальной осанки и снятия компрессии за счет увеличения пространства в области, через которую проходит нерв.Врачи часто назначают нестероидные противовоспалительные препараты (например, напроксен или ибупрофен) от боли. Другие лекарства включают тромоболитики для разрушения тромбов и антикоагулянты для предотвращения образования тромбов. Если это не облегчает боль, врач может порекомендовать операцию декомпрессии грудного выхода, чтобы освободить или удалить структуры, вызывающие компрессию нерва или артерии.
×
Лечение
Лечение начинается с программ упражнений и физиотерапии для укрепления мышц грудной клетки, восстановления нормальной осанки и снятия компрессии за счет увеличения пространства в области, через которую проходит нерв.Врачи часто назначают нестероидные противовоспалительные препараты (например, напроксен или ибупрофен) от боли. Другие лекарства включают тромоболитики для разрушения тромбов и антикоагулянты для предотвращения образования тромбов. Если это не облегчает боль, врач может порекомендовать операцию декомпрессии грудного выхода, чтобы освободить или удалить структуры, вызывающие компрессию нерва или артерии.
Определение
TOS — это общий термин, охватывающий три связанных синдрома, которые включают сдавление нервов, артерий и вен в нижней части шеи и верхней части груди и вызывают боль в руке, плече и шее.Большинство врачей согласны с тем, что синдром TOS вызывается сдавлением плечевого сплетения или подключичных сосудов, когда они проходят через узкие проходы, ведущие от основания шеи к подмышке и руке, но существуют значительные разногласия по поводу его диагноза и лечения.
Диагноз TOS усложняется тем, что ряд заболеваний имеет симптомы, сходные с симптомами TOS, включая травмы вращающей манжеты, нарушения шейного отдела диска, фибромиалгию, рассеянный склероз, комплексный региональный болевой синдром и опухоли сиринкса или спинного мозга .Заболевание иногда может быть диагностировано при физикальном обследовании по болезненности в надключичной области, слабости и / или ощущению «иголок» при поднятии рук, слабости пятого («мизинца») пальца и бледности ладони. одна или обе руки, когда человек поднимает их выше плеч, при этом пальцы указывают в потолок. Симптомы TOS различаются в зависимости от типа.
- Neurogenic TOS имеет характерный признак, называемый рукой Гиллиатта-Самнера, при котором наблюдается сильное истощение мясистой основы большого пальца.К другим симптомам относятся парестезии (ощущение булавок и игл или онемение) пальцев и кисти, изменение цвета кисти, похолодание кисти или тупая ноющая боль в шее, плече и подмышке.
- Венозный TOS показывает бледность, слабый или отсутствующий пульс на пораженной руке, который также может быть холодным на ощупь и казаться бледнее, чем на здоровой руке. Симптомы могут включать онемение, покалывание, ломоту, отек конечностей и пальцев, а также слабость шеи или руки.
- Артериальный TOS наиболее характерен для изменения цвета и чувствительности к холоду в руках и пальцах, отека, тяжести, парестезии и плохого кровообращения в руках, кистях и пальцах.
Существует множество причин TOS, включая физические травмы, анатомические дефекты, опухоли, которые давят на нервы, неправильная осанка, вызывающая сжатие нервов, беременность, а также повторяющиеся движения и активность рук и плеч, например, от занятий определенными видами спорта.
TOS чаще встречается у женщин. Начало симптомов обычно происходит в возрасте от 20 до 50 лет. Врачи обычно рекомендуют исследования нервной проводимости, электромиографию или визуализацию, чтобы подтвердить или исключить диагноз TOS.
Лечение
Лечение начинается с программ упражнений и физиотерапии для укрепления мышц грудной клетки, восстановления нормальной осанки и снятия компрессии за счет увеличения пространства в области, через которую проходит нерв. Врачи часто назначают нестероидные противовоспалительные препараты (например, напроксен или ибупрофен) от боли. Другие лекарства включают тромоболитики для разрушения тромбов и антикоагулянты для предотвращения образования тромбов.Если это не облегчает боль, врач может порекомендовать операцию декомпрессии грудного выхода, чтобы освободить или удалить структуры, вызывающие компрессию нерва или артерии.
Прогноз
Результат для людей с TOS зависит от типа. Большинство людей с TOS поправятся с помощью упражнений и физиотерапии.Сосудистый TOS и истинный нейрогенный TOS часто требуют хирургического вмешательства для снятия давления на пораженный сосуд или нерв.
х
Прогноз
Результат для людей с TOS зависит от типа. Большинство людей с TOS поправятся с помощью упражнений и физиотерапии.Сосудистый TOS и истинный нейрогенный TOS часто требуют хирургического вмешательства для снятия давления на пораженный сосуд или нерв.
Прогноз
Результат для людей с TOS зависит от типа. Большинство людей с TOS поправятся с помощью упражнений и физиотерапии. Сосудистый TOS и истинный нейрогенный TOS часто требуют хирургического вмешательства для снятия давления на пораженный сосуд или нерв.
Определение
TOS — это общий термин, охватывающий три связанных синдрома, которые включают сдавление нервов, артерий и вен в нижней части шеи и верхней части груди и вызывают боль в руке, плече и шее. Большинство врачей согласны с тем, что синдром TOS вызывается сдавлением плечевого сплетения или подключичных сосудов, когда они проходят через узкие проходы, ведущие от основания шеи к подмышке и руке, но существуют значительные разногласия по поводу его диагноза и лечения.
Диагноз TOS усложняется тем, что ряд заболеваний имеет симптомы, сходные с симптомами TOS, включая травмы вращающей манжеты, нарушения шейного отдела диска, фибромиалгию, рассеянный склероз, комплексный региональный болевой синдром и опухоли сиринкса или спинного мозга . Заболевание иногда может быть диагностировано при физикальном обследовании по болезненности в надключичной области, слабости и / или ощущению «иголок» при поднятии рук, слабости пятого («мизинца») пальца и бледности ладони. одна или обе руки, когда человек поднимает их выше плеч, при этом пальцы указывают в потолок.Симптомы TOS различаются в зависимости от типа.
- Neurogenic TOS имеет характерный признак, называемый рукой Гиллиатта-Самнера, при котором наблюдается сильное истощение мясистой основы большого пальца. К другим симптомам относятся парестезии (ощущение булавок и игл или онемение) пальцев и кисти, изменение цвета кисти, похолодание кисти или тупая ноющая боль в шее, плече и подмышке.
- Венозный TOS показывает бледность, слабый или отсутствующий пульс на пораженной руке, который также может быть холодным на ощупь и казаться бледнее, чем на здоровой руке.Симптомы могут включать онемение, покалывание, ломоту, отек конечностей и пальцев, а также слабость шеи или руки.
- Артериальный TOS наиболее характерен для изменения цвета и чувствительности к холоду в руках и пальцах, отека, тяжести, парестезии и плохого кровообращения в руках, кистях и пальцах.
Существует множество причин TOS, включая физические травмы, анатомические дефекты, опухоли, которые давят на нервы, неправильная осанка, вызывающая сжатие нервов, беременность, а также повторяющиеся движения и активность рук и плеч, например, от занятий определенными видами спорта.
TOS чаще встречается у женщин. Начало симптомов обычно происходит в возрасте от 20 до 50 лет. Врачи обычно рекомендуют исследования нервной проводимости, электромиографию или визуализацию, чтобы подтвердить или исключить диагноз TOS.
Лечение
Лечение начинается с программ упражнений и физиотерапии для укрепления мышц грудной клетки, восстановления нормальной осанки и снятия компрессии за счет увеличения пространства в области, через которую проходит нерв.Врачи часто назначают нестероидные противовоспалительные препараты (например, напроксен или ибупрофен) от боли. Другие лекарства включают тромоболитики для разрушения тромбов и антикоагулянты для предотвращения образования тромбов. Если это не облегчает боль, врач может порекомендовать операцию декомпрессии грудного выхода, чтобы освободить или удалить структуры, вызывающие компрессию нерва или артерии.
Прогноз
Результат для людей с TOS зависит от типа.Большинство людей с TOS поправятся с помощью упражнений и физиотерапии. Сосудистый TOS и истинный нейрогенный TOS часто требуют хирургического вмешательства для снятия давления на пораженный сосуд или нерв.
Какие исследования проводятся?
Национальный институт неврологических расстройств и инсульта (NINDS) и другие институты при Национальных институтах здравоохранения поддерживают исследования в TOS через гранты крупным медицинским исследовательским учреждениям по всей стране.Большая часть этого исследования сосредоточена на поиске более эффективных способов диагностики и лечения TOS.
Информация из MedlinePlus Национальной медицинской библиотеки
Синдром торакального выхода
Организации пациентов
Американская ассоциация хронической боли (ACPA)
P.O. Box 850
Роклин
CA
Rocklin, CA 95677-0850
Тел .: 916-632-0922; 800-533-3231
Национальный реабилитационный информационный центр (NARIC)
8400 Корпоративный проезд
Люкс 500
Landover
MD
Landover, MD 20785
Тел .: 301-459-5900; 800-346-2742; 301-459-5984 (TTY)
Организации пациентов
Американская ассоциация хронической боли (ACPA)
стр.О. Box 850
Роклин
CA
Rocklin, CA 95677-0850
Тел .: 916-632-0922; 800-533-3231
Национальный реабилитационный информационный центр (NARIC)
8400 Корпоративный проезд
Люкс 500
Landover
MD
Landover, MD 20785
Тел .: 301-459-5900; 800-346-2742; 301-459-5984 (TTY)
Уилл Харрис выбирает операцию по поводу синдрома торакального выхода
гражданин США Уилл Харрис перенесет операцию в пятницу по поводу синдрома торакального выхода, состояния, при котором сдавлены кровеносные сосуды или нервы в пространстве между ключицей и первым ребром.По словам менеджера Дэйва Мартинеса, Харрис может пропустить остаток сезона.
Во время весенних тренировок Харрису был поставлен диагноз: тромб в правой руке после МРТ. Затем 36-летний мужчина встретился со специалистом в Сент-Луисе для получения второго мнения, которое исключило возможность тромба или синдрома торакального выхода.
Во время разговора с репортерами в день своего возвращения из Иллинойса 4 мая Харрис беспокоился о том, что диагноз синдрома торакального выхода может означать для его карьеры.
«Скажем так, я не в начале своей карьеры, — сказал Харрис. «Так что поставить диагноз синдрома грудной апертуры было не очень хорошо. Я подумал, может быть, «Ух ты, 2021 год может закончиться». Кто знает, как я из этого выйду. Перенести это определенно было благословением ».
Нападающий дебютировал в сезоне 2021 года в тот день, поразив два гола в нулевой по счету подаче. Еще более семи раз Харрис заметил опухоль, изменение цвета и давление в правой руке после каждой прогулки.В своем последнем появлении, 22 мая против Иволги, правша не смог записать аут, допустив два захода на три удара против трех отбивающих.
«Это было неприятно, потому что он хочет помочь нам победить, и он собирался там делать все, что мог», — сказал Мартинес. «Его рука распухала на нем, и это не доставляло ему удовольствия после каждой игры».
Харрис был отправлен обратно в ИЛ 23 мая и встретился со специалистом в Далласе, на этот раз подтвердив диагноз синдрома грудной апертуры.Поговорив с семьей, он выбрал хирургию.
«После вчерашнего разговора с [Харрисом] он действительно в довольно хорошем настроении, — сказал Мартинес. «Они наконец-то что-то знают и думают, что это действительно поможет ему. Итак, с учетом сказанного, он просто хочет провести процедуру и подготовиться как можно быстрее, чтобы он мог вернуться и, надеюсь, не иметь других проблем ».
Харрис перенесет операцию на выходе из грудной клетки, Роблес перейдет в Боуи
В течение двух с половиной месяцев участники Nationals и Will Harris надеялись, что смогут найти причину опухоли, которая иногда возникала в его руке, когда он бьет, и надеялись, что есть способ продолжить питч при обработке загадочный недуг.
Теперь, однако, у них наконец-то есть конкретный ответ и план действий: у Харриса диагностировали синдром торакального выхода, и позже на этой неделе ему сделают операцию, которая, вероятно, положит конец сезону правши.
«Вчера я некоторое время разговаривал с ним, и я думаю, что сейчас это правильно», — сказал менеджер Дэйви Мартинес во время сеанса Zoom с репортерами перед сегодняшним финалом серии против «Брюэрз». «Он пытался подать для нас, и эта вещь с опухшими руками, это его расстраивало.Я сказал ему: «Если бы это был я, я бы пошел и сделал операцию, но это ваше решение». И он решил сделать это ».
Диагноз TOS был поставлен после нескольких разочаровывающих месяцев, в течение которых Харрис продолжал испытывать отек правой руки во время качки, но не мог найти никаких конкретных ответов на этот недуг. Врач из Уэст-Палм-Бич, штат Флорида, первоначально диагностировал у него тромб в руке в середине марта. Затем он отправился в Сент-Луис, чтобы его осмотрел известный специалист, который не обнаружил ни тромба, ни TOS, о которых также подозревали в то время.
Харрис был допущен к повторному вступлению в Национальные чемпионаты, и он работал над тем, чтобы восстановить свою руку и, в конечном итоге, присоединиться к активному составу в начале мая. Он продолжит делать восемь выступлений помощи, отказавшись от прогонов в четырех из них. Когда он не смог уйти в отставку ни с одним из трех избитых, с которыми он столкнулся в своем последнем выезде, команда решила снова включить его в список 10-дневных травм и искать ответы.
Ответ наконец пришел на этой неделе от другого специалиста из Далласа, который поставил точный диагноз TOS.Синдром, при котором кровеносные сосуды или нервы в пространстве между ключицей и первым ребром сжимаются, не особенно распространен, но в последние годы от него страдает несколько питчеров высшей лиги. Среди известных имен, которые пострадали от этого, — Мэтт Харви, Крис Янг, Тайсон Росс, Фил Хьюз, Крис Карпентер и Крис Арчер. Время восстановления обычно составляет не менее трех месяцев.
«На этот раз они действительно видели это», — сказал Мартинес. «В первый раз они этого не сделали. В первый раз они подумали, что имеют дело, может быть, со сгустком крови.Искали грудной выход, ничего не увидели. На этот раз то, что они увидели, было окончательным. И они сказали, что это была причина, что у него был удар, и у него не было тиража, когда он делал качки. В том, что они увидели, определенно была некоторая ясность. …
«Он в хорошем месте. Даже если он хотел бы, чтобы это было подачей, по крайней мере, он знает, что это такое, и они могут пойти и исправить это ».
Харрис подписал контракт перед сезоном 2020 года на три года и получил 24 миллиона долларов.56 ERA и 1.690 WHIP, которые сильно отличаются от 2.36 ERA и 0.987 WHIP, которые он собрал за предыдущие пять лет с Astros.
36-летний питчер рассказал о том, что серьезная травма, такая как TOS, может означать для его карьеры, когда он был активирован вне IL в начале этого месяца.
«Скажем так, я еще не в начале своей карьеры, — сказал он. «Так что получить диагноз грудной апертуры было не очень хорошо. И я подумал, может, вау, 2021 год может закончиться. И кто знает, как я выйду из этого.Отказ от этого определенно был благословением. И я очень рад, что я здесь 4 мая, готовый сыграть в большой игре лиги. В марте это определенно не выглядело так ».
* Виктор Роблес сегодня днем в Боуи появляется в реабилитационном центре для Double-A Harrisburg, его первое игровое действие после 10-дневной гонки IL с растяжением правой лодыжки.
Роблес повел в сторону сенаторов, выступая в качестве назначенного нападающего, хотя была мысль, что он сможет играть в центре поля, если погодные условия будут благоприятными.Он удвоился в своей первой игре на летучей мыши.
«Если он сможет спуститься туда и получить некоторую работу, и DH, и получить свои летучие мыши, он будет чувствовать себя достаточно хорошо, чтобы сделать это», — сказал Мартинес. «Если все пойдет хорошо, он сделает DH сегодня, а завтра мы его оценим».
Роблес имеет право выйти из состава IL сегодня, но Мартинес сказал, что он предпочитает, чтобы 24-летний футболист получил хоть какие-то действия на поле, прежде чем он снова присоединится к активному составу. Так что, похоже, этого не произойдет в понедельник, когда Национальные чемпионаты откроют поездку в Атланту.
* МРТ правого подколенного сухожилия Луиса Гарсии сегодня утром дала отрицательный результат, поэтому травма, которая вынудила 21-летнего полевого игрока покинуть субботний полдень, оказалась не более чем судорогой. Гарсиа отсутствовал на поле перед сегодняшней игрой, выполняя упражнения на ловкость.
* Эрик Федде бросил четыре иннинга и 65 передач в симулированной игре в субботу, подняв руку немного больше, чем ожидалось. Мартинес предположил, что правша, который принимал COVID-19 IL с момента положительного результата теста 11 дней назад, может быть готов снова присоединиться к ротации сейчас.Национальным чемпионам нужен стартер для игры в среду в Атланте, и все пять членов их нынешней ротации будут делать небольшой отдых, чтобы сделать это из-за даблхедера в субботу.
.

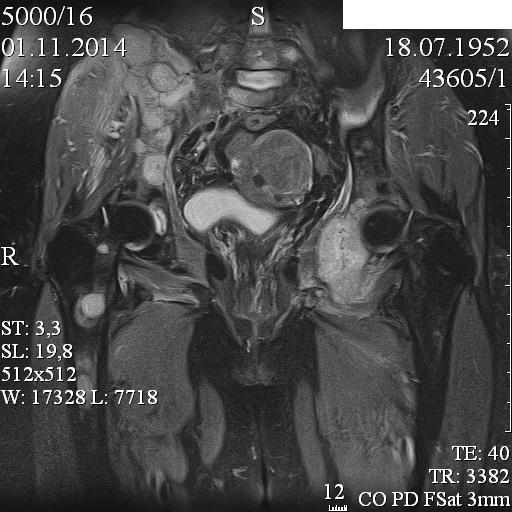 После этого могут быть назначены препараты для предотвращения тромбообразования (антикоагулянты).
После этого могут быть назначены препараты для предотвращения тромбообразования (антикоагулянты).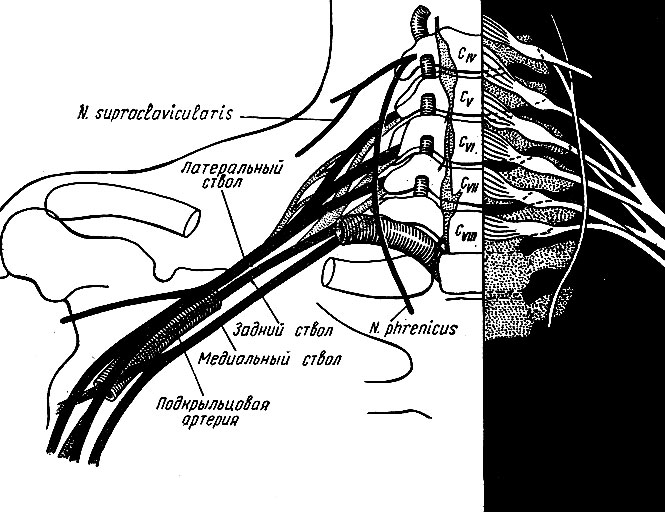 Этот доступ восстанавливает сдавленные кровеносные сосуды. Хирург делает надрез непосредственно ниже шеи, чтобы обнажить область плечевого сплетения. Затем хирург ищет признаки травмы или мышцы, способствующие пережатию вблизи первого (самого верхнего) ребра. Хирург может удалить мышцы, вызвавшие компрессию, и восстановить пережатые кровеносные сосуды. Для уменьшения сдавления может быть удалено первое ребро, если в этом будет необходимость.
Этот доступ восстанавливает сдавленные кровеносные сосуды. Хирург делает надрез непосредственно ниже шеи, чтобы обнажить область плечевого сплетения. Затем хирург ищет признаки травмы или мышцы, способствующие пережатию вблизи первого (самого верхнего) ребра. Хирург может удалить мышцы, вызвавшие компрессию, и восстановить пережатые кровеносные сосуды. Для уменьшения сдавления может быть удалено первое ребро, если в этом будет необходимость.

.jpg) Это усиливает прогиб шейного отдела позвоночника;
Это усиливает прогиб шейного отдела позвоночника;