Ишемические нарушения спинномозгового кровообращения при остеопорозной гормональной спондилопатии Текст научной статьи по специальности «Клиническая медицина»
INJ]
М1ЖНАРОДНИЙ НЕВРОЛОГ1ЧНИЙ ЖУРНАЛ
INTERNATIONAL NEUROLOGICAL JOURNAL |
МЕЖДУНАРОДНЫЙ НЕВРОЛОГИЧЕСКИЙ ЖУРНАЛ ОРИГИНАЛЬНЫЕ ИССЛЕДОВАНИЯ /ORIGINAL RESEARCHES/
УДК 616.711-007.234+612.018+616.832-005-005.4
ГЕРМАН Д.Г., ЛИСНИК B.C.
Институт неврологии и нейрохирургии
Государственный университет медицины и фармации им. Н. Тестемицану, г. Кишинев, Республика Молдова
ИШЕМИЧЕСКИЕ НАРУШЕНИЯ СПИННОМОЗГОВОГО КРОВООБРАЩЕНИЯ ПРИ ОСТЕОПОРОЗНОЙ ГОРМОНАЛЬНОЙ СПОНДИЛОПАТИИ
Резюме. Остеопорозная гормональная спондилопатия (ОТС) встречается чаще у женщин (7 : 1) в постклимактерическом периоде. В основе патогенеза ОТС лежит дефицит гормонов, особенно эстрогенов. ОТС бывает первичная (нарушение функции гонад) и вторичная (нарушение функции других эндокринных желез).
Остеопорозная гормональная спондилопатия (ОТС) встречается чаще у женщин (7 : 1) в постклимактерическом периоде. В основе патогенеза ОТС лежит дефицит гормонов, особенно эстрогенов. ОТС бывает первичная (нарушение функции гонад) и вторичная (нарушение функции других эндокринных желез).
Было обследовано 32 женщины в возрасте от 36 до 72 лет со спинномозговыми ишемическими нарушениями. Общие клинические проявления ОТС: ожирение, гирсутизм, судороги, снижение роста, кифоз, горизонтальная абдоминальная складка, нарушение памяти. Спинномозговая ишемическая патология чаще развивается на уровне пояснично-грудного отдела на III стадии позвоночной дистрофии, проявляющейся двояковогнутыми позвонками, стенозом канала, оссификацией связок и мозговых спинальных оболочек. Данные изменения вызывают компрессию медуллярных артерий, что ведет к появлению очагов ишемии и развитию острых (спинальный инсульт) и медленно прогрессирующих (ишемическая миелопатия) форм. Острые формы (14 пациентов) проявляются вялой пара- и тетраплегией, нарушением чувствительности ниже уровня поражения и сфинктерными нарушениями. Хронические формы (18 пациентов) характеризуются медленно прогрессирующим началом, иногда первоначальным возникновением перемежающейся хромоты. Позднее в зависимости от локализации и интенсивности очага ишемии развивается спастический, спастико-атрофический или амиотрофический пара- или тетрапарез. В патогенезе ишемических спинномозговых нарушений важную роль играют сдавление медуллярных артерий, вызванное дистрофически измененными позвонками, кальцинатами мозговых оболочек, и ранний атеросклероз как следствие нарушения метаболизма липидов, белков, минералов, вызванного дефицитом половых гормонов. Решающее значение в постановке диагноза ОТС имеют анамнез, исследование гормонов и метаболизма, радиологические обследования и компьютерные томографические исследования позвоночника. Лечение направлено на активацию функции половых желез, заместительную терапию женскими половыми гормонами в малых дозах (в постклимактерическом периоде) и лечение сосудистых ишемических нарушений.
Острые формы (14 пациентов) проявляются вялой пара- и тетраплегией, нарушением чувствительности ниже уровня поражения и сфинктерными нарушениями. Хронические формы (18 пациентов) характеризуются медленно прогрессирующим началом, иногда первоначальным возникновением перемежающейся хромоты. Позднее в зависимости от локализации и интенсивности очага ишемии развивается спастический, спастико-атрофический или амиотрофический пара- или тетрапарез. В патогенезе ишемических спинномозговых нарушений важную роль играют сдавление медуллярных артерий, вызванное дистрофически измененными позвонками, кальцинатами мозговых оболочек, и ранний атеросклероз как следствие нарушения метаболизма липидов, белков, минералов, вызванного дефицитом половых гормонов. Решающее значение в постановке диагноза ОТС имеют анамнез, исследование гормонов и метаболизма, радиологические обследования и компьютерные томографические исследования позвоночника. Лечение направлено на активацию функции половых желез, заместительную терапию женскими половыми гормонами в малых дозах (в постклимактерическом периоде) и лечение сосудистых ишемических нарушений.
Ключевые слова: остеопорозная спондилопатия, ишемические спинномозговые нарушения, миелопатия, дефицит половых гормонов.
Введение
Остеопорозная гормональная спондилопатия, вызванная дефицитом половых гормонов, представляет собой комплекс клинических, биохимических и радиологических симптомов, которые возникают в результате воздействия различных эндогенных и экзогенных факторов, приводящих к снижению функции половых желез даже до наступления менопаузы [1, 2, 4, 10, 11]. Раннее выявление и лечение гормональной недостаточности может предотвратить развитие различных осложнений со стороны костной и нервной систем [6, 8].
Остеопороз занимает 4-е место среди наиболее часто встречающихся заболеваний, приводящих к нарушению трудоспособности, после сердечно-сосудистых нарушений, сахарного диабета и онкологической патологии [4, 10].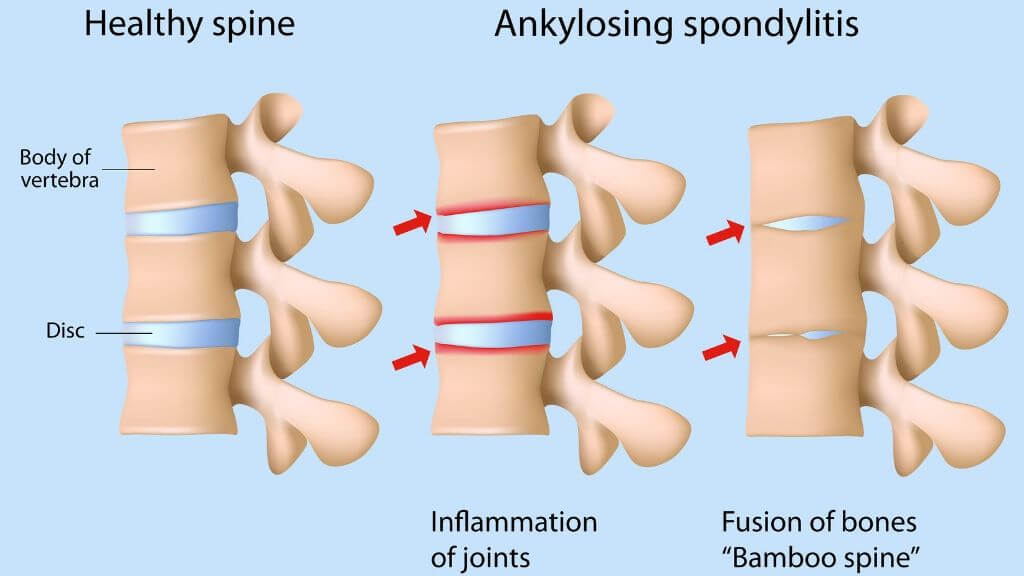
Количество больных растет в связи с увеличением продолжительности жизни, особенно у женщин по сравнению с мужчинами (7 : 1). У каждой 4-й женщины старше 50 лет наблюдается компрессия одного позвонка, а в 15 % случаев заболевание протекает бессимптомно и не диагностируется [7, 9].
Выявление остеопороза является актуальной проблемой в европейских странах. Опыт развитых стран показывает, что информирование населения о методах профилактики остеопороза является основным способом борьбы с данным заболеванием.
Остеопороз в основном изучается в связи с проблемой боли и переломов костей и мало внимания уделяется неврологическим осложнениям, которые встречаются значительно чаще и являются более серьезными, чем это принято считать.
Материалы и методы
Была обследована группа больных, состоящая из 32 женщин в возрасте от 36 до 72 лет, все в периоде пери- или постменопаузы. Неврологическое обследование выявило признаки острой ишемии спинного мозга и вертеброгенной миелопатии. Диагноз выставлен на основе клинических, радиологических, а в 5 случаях — и клинико-морфологических исследований.
Неврологическое обследование выявило признаки острой ишемии спинного мозга и вертеброгенной миелопатии. Диагноз выставлен на основе клинических, радиологических, а в 5 случаях — и клинико-морфологических исследований.
Дискуссии
Гиперхолестеринемия, гиперлипидемия, гипопро-теинемия и нарушение минерального метаболизма играют важную роль в патогенезе неврологических синдромов, которые развиваются в результате недостатка половых гормонов (рис. 1). На начальной стадии эти нарушения проявляются в виде вегето-сосудистой дистонии, ведущей к развитию псевдоневрастенического синдрома. Постепенное про-грессирование атеросклероза головного и спинного мозга ведет к развитию различных неврологических синдромов.
Рисунок 1. Этиопатогенетический механизм развития гормональной спондилопатии
и неврологические осложнения
fINJJ Оригинальные исследования /Original Researches/
Taблицa 1. 2, L1, L2
2, L1, L2
Ишемическая миелопатия Медленно прогрессирующая ишемия на уровне шейного или грудного отдела спинного мозга с тетра- или парапарезом
Острый инфаркт спинного мозга Острое начало ишемии на уровне шейного или грудного отдела спинного мозга, сопровождающееся вялым тетра- или парапарезом, нарушения чувствительности, функции сфинктеров
Дисциркуляторная энцефаломие-лопатия Встречается в более позднем возрасте, преимущественно в бассейне вер-тебробазилярной системы, сопровождается когнитивными нарушениями и двусторонней пирамидной недостаточностью
Общими клиническими проявлениями остеопо-розной гормональной спондилопатии являются па-стозность лица и конечностей, ожирение, гирсутизм, судороги (в мышцах ног), запор, метеоризм, понос, наличие горизонтальной поперечной складки в области живота, нарушения памяти, снижение роста на 2—3 см, кифоз.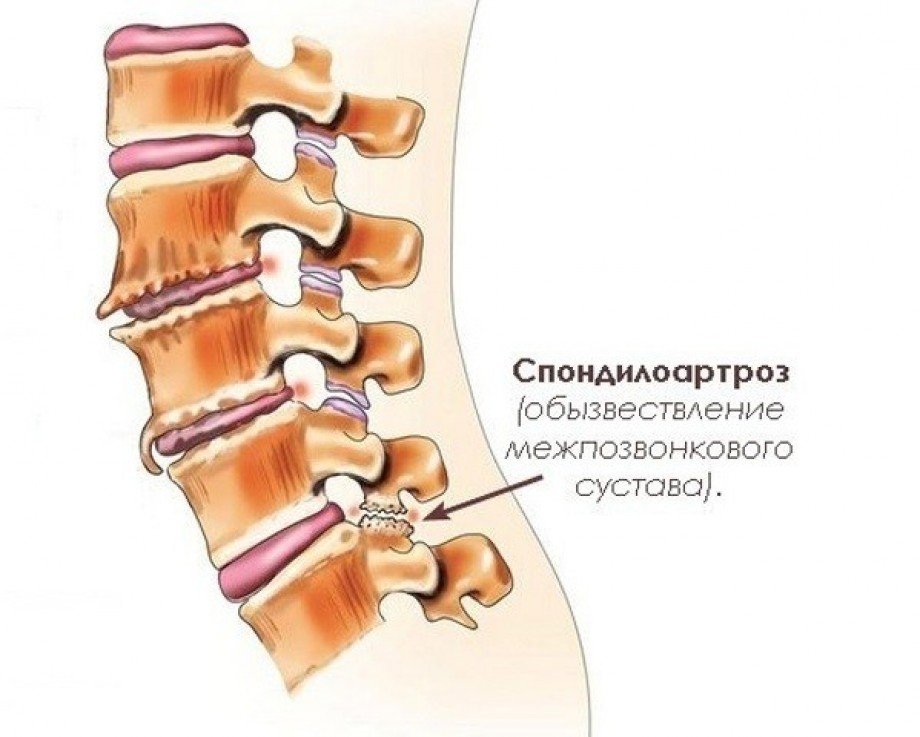 В табл. 1 указано, что ранними проявлениями гормональной спондилопатии являются вегетососудистые и корешковые синдромы, а ише-мическая спинномозговая миелопатия встречается в более позднем возрасте.
В табл. 1 указано, что ранними проявлениями гормональной спондилопатии являются вегетососудистые и корешковые синдромы, а ише-мическая спинномозговая миелопатия встречается в более позднем возрасте.
Ишемические спинномозговые нарушения
Острый ишемический инсульт спинного мозга
Ишемическая патология спинного мозга развивается преимущественно на уровне пояснично-грудного отдела на III стадии дистрофии позвоночника (двояковогнутые позвонки, стеноз канала, окостенение связок и мозговых оболочек). Данные изменения ведут к компрессии радикуломедуллярных артерий, возникновению очагов ишемии, что в дальнейшем приводит к развитию острых (спинальный инсульт) или медленно прогрессирующих (ишемическая ми-елопатия) форм.
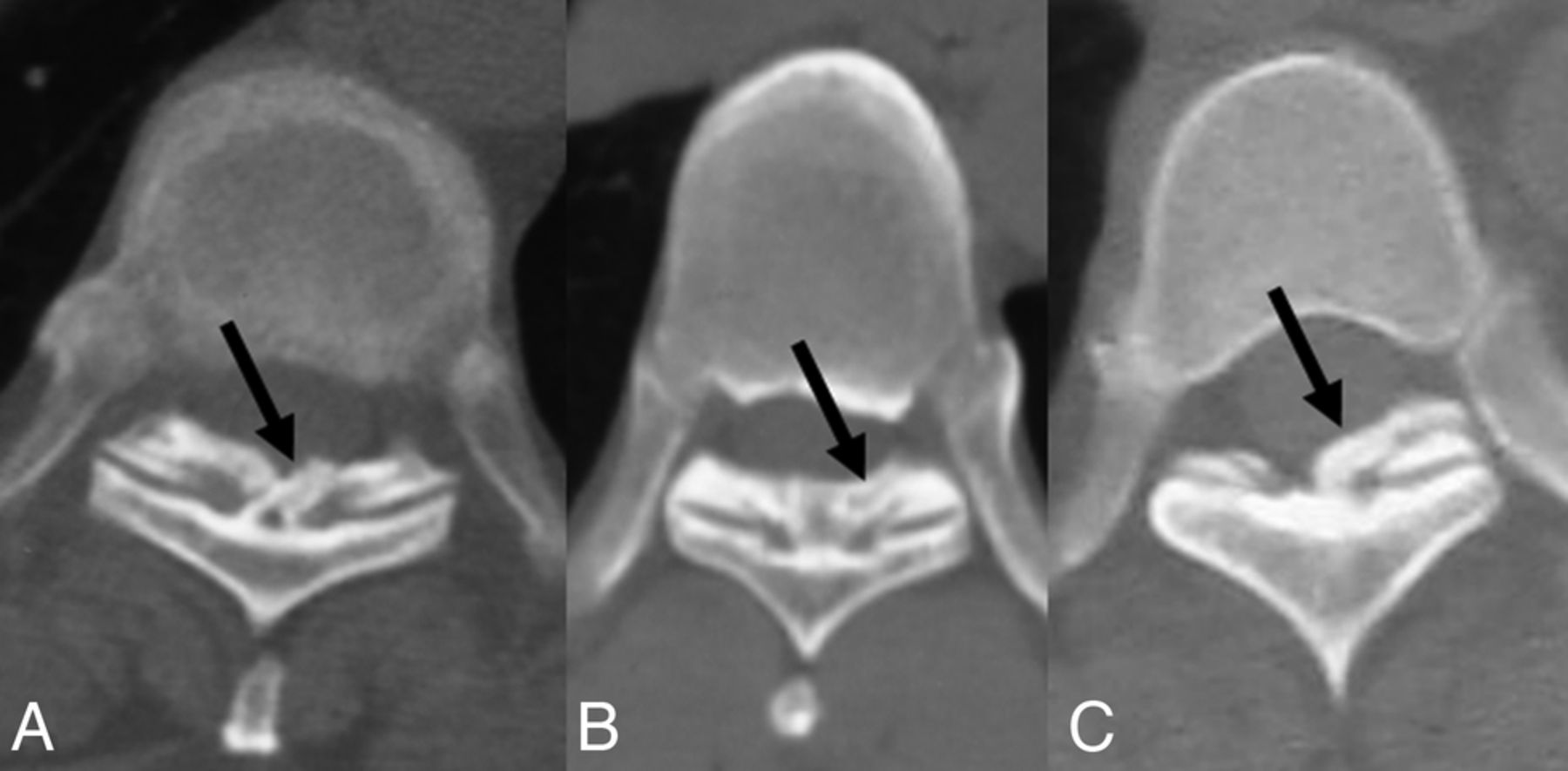
Острые формы (14 пациентов) проявляются в виде вялой пара- или тетраплегии, нарушения чувствительности ниже уровня поражения и функции сфинктеров. Очаг ишемии чаще (9 случаев) локализуется в критической центромедуллярной зоне (рис. 2с) и в зоне a. spinalis anterior (5 случаев).
Очаг ишемии чаще (9 случаев) локализуется в критической центромедуллярной зоне (рис. 2с) и в зоне a. spinalis anterior (5 случаев).
На основании клинико-патологоанатомических данных были установлены следующие критические зоны (рис. 2).
В диагностике острого медуллярного инсульта важную роль играет исследование спинномозговой жидкости (СМЖ). В течение первых 5 дней от начала в СМЖ изменений нет. Только после 5-го дня развивается относительная белково-клеточная диссоциация. Увеличена концентрация белка, а также появляются измененные эритроциты, нейтрофилы, лимфоциты, которые соответствуют формуле крови.
Данные изменения вызваны микрогеморрагиями в зоне медуллярного инфаркта и распадом ишемизи-рованной ткани.
Дисциркуляторная ишемическая миелопатия
Хронические формы (18 пациентов) характеризуются медленно прогрессирующим началом, первоначальным возникновением перемежающейся хромоты, которая в зависимости от локализации и интенсивности очага ишемии может перейти в миелопатию со спастическим, спастико-атрофи-ческим или амиотрофическим тетра- или пара-парезом.
В развитии дисциркуляторной миелопатии выделяют несколько клинических стадий:
— перемежающая миелогенная хромота — проявляется слабостью в нижних конечностях, которая возникает после 200—300 шагов. Пациенту необходимо отдохнуть, чтобы продолжить ходьбу. При физической нагрузке мотонейроны спинного мозга нуждаются в более интенсивном кровоснабжении;
— компенсированная дисциркуляторная миелопатия — проявляется тетра- или парапарезом с нарушениями функции сфинктеров и чувствительности или без них; может прогрессировать до стадии декомпенсации, характеризующейся развитием медленно прогрессирующего инфаркта спинного мозга с образованием полостей.
На уровне шейного отдела наблюдаются 3 клинические формы.
Спастическая форма проявляется спастическим тетрапарезом, ишемический очаг локализуется в ин-трамедуллярной критической зоне (рис. 4а).
4а).
Спастико-атрофическая форма характеризуется атрофией верхних конечностей и спастическим парапарезом нижних конечностей, очаг ишемии локализуется в зоне кровоснабжения передней спинномозговой артерии (рис. 4б).
Очаг ишемии локализуется в зоне передней спинномозговой артерии (кровообращение ограничено в передних рогах) (рис. 4в).
Рисунок 2. «Критические» ишемические зоны спинного мозга: 1а) бульбарная — терминальный участок кровообращения передней спинальной
артерии; 2b) интрамедуллярная С3—С4 — пограничная зона между vasa corona и передней спинномозговой артерией; 3с) центро-медуллярная Th5 — пограничная зона между верхним бассейном позвоночной артерии и нижним аортальным бассейном;
4d) терминальная — на уровне conus medullaris S—Sс
Рисунок 4б
Рисунок 3. Спинной мозг на уровне ТЬ10. Ишемический инсульт с образованием полости. Отек спинного мозга. Окрашивание гематоксилин-эозином
Спинной мозг на уровне ТЬ10. Ишемический инсульт с образованием полости. Отек спинного мозга. Окрашивание гематоксилин-эозином
Рисунок 4в
Рисунок 5. Петрификаты мягких оболочек спинного мозга с компрессией спинальных артерий
Рисунок 6. Гиперплазия сосудистых стенок и сужение просвета экстрамедуллярных артерий
Рисунок 7а. Стадия I. На снимке виден генерализованный остеопороз тел позвонков, вертикальный размер которых уменьшен, особенно в передней части, что ведет к развитию кифоза. Края тел позвонков хорошо различимы
Рисунок 7б. Стадия II. На фоне генерализованного остеопороза возникают органические изменения позвонков. Тела позвонков деформируются, появляются двояковогнутые «линзы», «рыбные позвонки». Данный тип позвонков чаще встречается на уровне нижнего грудного и верхнего поясничного отделов
Рисунок 7в. Стадия III. Двояковогнутые позвонки. Компрессионный перелом позвонка Th21 вследствие незначительной травмы
Стадия III. Двояковогнутые позвонки. Компрессионный перелом позвонка Th21 вследствие незначительной травмы
Очаг ишемии с локализацией на уровне грудного отдела проявляется спастическим парапарезом. На пояснично-крестцовом уровне первоначально развивается спастико-атрофический парапарез, который позднее постепенно с прогрессией ишемии переходит в вялый парапарез со сфинктерными нарушениями.
В патогенезе ишемических спинномозговых нарушений важную роль играют сдавление медуллярных артерий, вызванное дистрофически измененными позвонками, кальцинатами мозговых оболочек (рис. 5), и ранний атеросклероз (рис. 6). Ранний атеросклероз развивается вследствие нарушения метаболизма липидов, белков, минералов, вызванного дефицитом половых гормонов.
Различают 3 радиологические стадии остеопороз-ной спондилопатии, вызванной дефицитом половых гормонов (рис. 7).
7).
Лечение осуществляется в двух направлениях. У молодых пациентов и лиц, находящихся в пре-климактерическом возрасте, лечение направлено на активацию функции половых желез (витамины А и Е, гонадотропин, активация микроциркуляции, препараты кальция и т.д.). Лицам постклимактерического возраста назначается заместительная гормональная терапия малыми дозами женских половых гормонов. Также рекомендуются препараты против остеопороза (бонвива, алфлутоп, терафлекс и др.) и комплексные препараты, содержащие витамины и минералы, препараты для улучшения микроциркуляции.
Выводы
Клинически и параклинически были обследованы 32 женщины в возрасте от 36 до 72 лет, находящиеся в пери- и постменопаузальном периоде, у которых выявлены сосудистые спинномозговые нарушения. Вследствие дистрофически-дегенеративных изменений позвоночника установились острые и медленно прогрессирующие (дисциркуляторная миелопатия) формы ишемических сосудистых нарушений спи-нального кровообращения.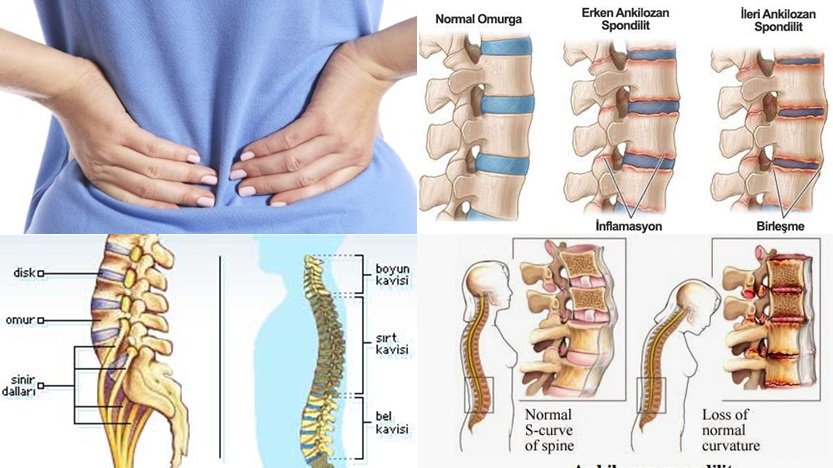
Острые формы проявляются вялым пара- и тетрапарезом (параличом), нарушением функции сфинктеров и чувствительности ниже уровня поражения. Медленно прогрессирующие формы характеризуются постепенным началом, первоначальным возникновением перемежающейся хромоты, которая в зависимости от локализации очагов и интенсивности ишемического процесса переходит в спастическую, спастико-атрофическую или амиотрофическую форму. Важную роль в патогенезе спинномозговых ишемических нарушений играет фактор компрессий в результате дистрофи-ко-дегенеративных изменений позвонков, стеноза позвоночного канала и раннего атеросклероза, возникающего вследствие нарушения обмена ли-пидов, белков и минералов, вызванного дефицитом половых гормонов.
В преклимактерическом периоде лечение направлено на активацию функции половых желез. Женщинам, находящимся в постклимактерическом периоде, рекомендуется заместительная терапия половыми гормонами, преимущественно эстрогенами, и препараты для лечения остеопороза.
Список литературы
1. Calleja-Agius J., Muscat-Baron Y., BrincatM.P. Estrogens andthe intervertebraldisc//Menopause Int. — 2009Sep. — 15(3). — 127-30. Review.
2. Герман Д., Кетрарь Е. Гормональная спондилопатия. — Кишинев, 1984.
3. Jackson C., Gaugris S., Sen S.S., Hosking D. The effect of cholecalciferol (vitamin D3) on the risk of fall and fracture: a meta-analysis // QJM. — 2007 Apr. — 100(4). — 185-92. Epub 2007Feb 17. Review.
4. Реинберг С.А. // Клинич. мед. — 1963. — № 8. — С. 18-24.
5. Ichchou L., Allali F., Rostom S., Bennani L., Hma-mouchi I., Abourazzak F.Z., Khazzani H., El Mansouri L., Abouqal R., Hajjaj-Hassouni N. Relationship between spine osteoarthritis, bone mineral density and bone turn over markers in post menopausal women // BMC Womens Health.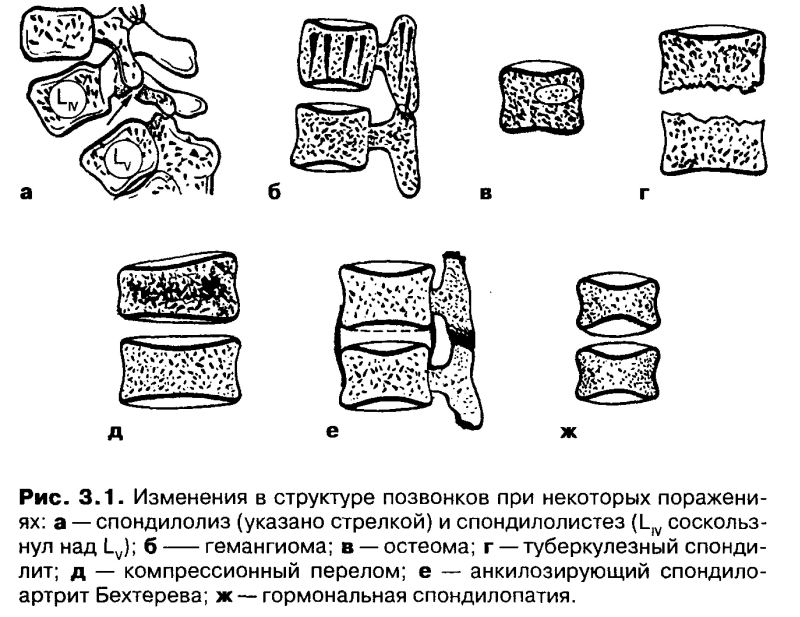 — 2010 Aug 8. — 10. — 25.
— 2010 Aug 8. — 10. — 25.
6. Kuroda T., Shiraki M., Tanaka S., Shiraki Y., Na-rusawa K., Nakamura T. The relationship between back pain and future vertebral fracture in postmenopausal women // Spine (Phila Pa 1976). — 2009 Aug 15. — 34(18). — 1984-9.
7. Дубенко Е.Г. // Тезисы и реф. докл. — Т. 1. — Харьков, 1965. — С. 41-42.
8. Педаченко Е.Г., Кушчаев О. Пункционная вертебропла-стика. — К., 2008.
9. Peris P., Guanabens N., Martinez, de Osaba M.J., Mone-gal A., Alvarez, L., PonsF., RosI., Cerda D., Munoz,-Gomez, J. Clinical characteristics and etiologic factors of premenopausal osteoporosis in a group of Spanish women // Semin. Arthritis Rheum. — 2002 Aug. — 32(1). — 64-70.
10. Peris P., Ruiz-Esquide V., Monegal A., Alvarez L. , Martinez, de Osaba M.J., Martinez-Ferrer A., Reyes R., Guanabens N. Idiopathic osteoporosis in premenopausal women. Clinical characteristics and bone remodelling abnormalities // Clin. Exp. Rheumatol. — 2008 Nov-Dec. — 26(6). — 986-91.
, Martinez, de Osaba M.J., Martinez-Ferrer A., Reyes R., Guanabens N. Idiopathic osteoporosis in premenopausal women. Clinical characteristics and bone remodelling abnormalities // Clin. Exp. Rheumatol. — 2008 Nov-Dec. — 26(6). — 986-91.
11. Смирнов Ю.Д. //Журнал невр. и психиатр. — 1970. — № 12. — С. 1804.
12. Ravn P. Clinical characteristics and etiologic factors of premenopausal osteoporosis in a group of Spanish women // Dan. Med. Bull. — 2002 Feb. — 49(1). — 1-18. Review.
13. Sioka C., Fotopoulos A., Georgiou A., Xour-gia X., Papadopoulos A., Kalef-Ez,ra J.A. Age at menarche, age at menopause and duration of fertility as risk factors for osteoporosis // Climacteric. — 2010 Feb. — 13(1). — 63-71.
Получено 06.12.11 П
Герман Д. Г., Л1сник B.C.
Г., Л1сник B.C.
1нститут неврологи I нейрохрургн
Аержавний ун1верситет медицини I фармацн
1м. М. Тестемицану, м. Кишин1в, Республ1ка Молдова
i0EMi4Hi ПОРУШЕННЯ СПИННОМОЗКОВОГО KPOBOOBiry ПРИ ОСТЕОПОРОЗШЙ ГОРMОHAЛЬHiЙ СПОНДИЛОПАТй’
Резюме. Остеопорозна гормональна спондилопатш (ОГС) зустр1чаеться част1ше у жшок (7 : 1) у посткл1мактеричному пер1од1. В основ1 патогенезу ОГС лежить дефщит гормошв, особливо естрогену. ОГС бувае первинна (порушення функцл гонад) i вторинна (порушення функцп шших ендокринних залоз).
Було обстежено 32 хворих (27 жшок, 5 чоловтв) вжом вщ 36 до 72 рокiв iз спинномозковими iшемiчними порушеннями. Загальш клшчш прояви ОГС: ожирiння, гiрсутизм, судоми, зниження росту, к1фоз, горизонтальна абдомшальна складка, порушення пам’ятi. Спинномозкова iшемiчна патолог1я частiше розвиваеться на рiвнi попереково-грудного вщдшу на III стадп хребетно! дистрофп, що виявляеться двоввггнутими хребцями, стенозом каналу, осифiкацией зв’язок i мозкових спшальних оболонок. Дат змши викликають компресiю медулярних ар-терш, що веде до появи вогнищ шемп i розвитку гострих (ст-нальний шсульт) i повшьно прогресуючих (iшемiчна мiелопатiя) форм. Гострi форми (14 пацiентiв) виявляються млявою пара- i тетраплегiею, порушенням чутливосп нижче за р1вень поразки i сфiнктерними порушеннями. Хронiчнi форми (18 пащентш) характеризуються повшьно прогресуючим початком, школи первинним виникненням перем1жно! кульгавоси. Пiзнiше залежно вщ локалiзацц i iнтенсивностi вогнища шемп розвиваеться спастичний, спастико-атрофiчнiй або амiотрофiчний пара- або тетрапарез. У патогенезi iшемiчних спинномозкових порушень важливу роль вщпрають здавлення медулярних арте-р1й, викликане дистрофiчно змшеними хребцями, кальцинатами мозкових оболонок, i раннш атеросклероз як наслщок порушення метаболiзму лшщв, бiлкiв, мшералш, викликаного дефщитом статевих гормотв.
Спинномозкова iшемiчна патолог1я частiше розвиваеться на рiвнi попереково-грудного вщдшу на III стадп хребетно! дистрофп, що виявляеться двоввггнутими хребцями, стенозом каналу, осифiкацией зв’язок i мозкових спшальних оболонок. Дат змши викликають компресiю медулярних ар-терш, що веде до появи вогнищ шемп i розвитку гострих (ст-нальний шсульт) i повшьно прогресуючих (iшемiчна мiелопатiя) форм. Гострi форми (14 пацiентiв) виявляються млявою пара- i тетраплегiею, порушенням чутливосп нижче за р1вень поразки i сфiнктерними порушеннями. Хронiчнi форми (18 пащентш) характеризуються повшьно прогресуючим початком, школи первинним виникненням перем1жно! кульгавоси. Пiзнiше залежно вщ локалiзацц i iнтенсивностi вогнища шемп розвиваеться спастичний, спастико-атрофiчнiй або амiотрофiчний пара- або тетрапарез. У патогенезi iшемiчних спинномозкових порушень важливу роль вщпрають здавлення медулярних арте-р1й, викликане дистрофiчно змшеними хребцями, кальцинатами мозкових оболонок, i раннш атеросклероз як наслщок порушення метаболiзму лшщв, бiлкiв, мшералш, викликаного дефщитом статевих гормотв. Виршальне значення в постановщ дiагнозу ОГС мають анамнез, дослщження гормонiв i метаболiзму, радь олопчш обстеження та комп’ютернi томографiчнi дослщження хребта. Лжування направлене на активацш функцп статевих залоз, замiсну терапт жiночими статевими гормонами в малих дозах (у постклiмактеричному перiодi) i лжування судинних iшемiчних порушень.
Виршальне значення в постановщ дiагнозу ОГС мають анамнез, дослщження гормонiв i метаболiзму, радь олопчш обстеження та комп’ютернi томографiчнi дослщження хребта. Лжування направлене на активацш функцп статевих залоз, замiсну терапт жiночими статевими гормонами в малих дозах (у постклiмактеричному перiодi) i лжування судинних iшемiчних порушень.
K™40Bi слова: остеопорозна спондилопатш, iшемiчнi спин-номозковi порушення, мiелопатiя, дефщит статевих гормонш.
German D.G., Lisnik V.S.
Institute of Neurology and Neurosurgery, Kishinev State University and Medicine and Pharmacy named after N. Testemitanu, Kishinev, Republic of Moldova
ISCHEMIC DISORDERS OF CEREBROSPINAL BLOOD FLOW IN OSTEOPOROTIC HORMONAL SPONDYLOPATHY
Summary. Osteoporotic hormonal spondylopathy (OHS) more frequently occurs in women (7 : 1) in postclimacteric period. Hormonal deficiency, especially estrogens, underlies the pathogenesis of OHS. OHS can be primary (gonadal dysfunction) and secondary (dysfunction of other endocrine glands).
Osteoporotic hormonal spondylopathy (OHS) more frequently occurs in women (7 : 1) in postclimacteric period. Hormonal deficiency, especially estrogens, underlies the pathogenesis of OHS. OHS can be primary (gonadal dysfunction) and secondary (dysfunction of other endocrine glands).
There were examined 32 patients (27 women, 5 men) aged 36—72 years with cerebrospinal ischemic disorders. Main clinical implications ofOHS: obesity, hirsutism, convulsions, downgrowth, kyphosis, horizontal abdominal fold, memory disturbances. Cerebrospinal ischemic pathology more frequently occurs in thoracolumbar region on the third stage ofspine degeneration manifested with biconcave vertebrae, canal stenosis, ossification of ligaments and spinal membrane. These changes cause medullary arteries compression that leads to appearance of ischemic foci and development of acute (spinal stroke) and slow-progressive (ischemic myelopathy) forms. Acute forms (14 patients) can manifest with flaccid para- and tetraplegia, sensitivity disturbances below the level of lesion and sphincter disorders. Chronic forms (18 patients) manifest with slow-progressive onset, sometimes with primary intermittent claudication. Later, depending on localization and intensity of ischemia focus, spastic, spastic atrophic or amyotrophic para- and tetraparesis occur. Compression ofmedullary arteries caused by burned-out vertebrae, calcification ofbrain tunic, and early atherosclerosis as a consequence of lipid, protein and mineral metabolism disorders caused by sex hormones deficiency play an important role in pathogenesis ofischemic cerebrospinal disorders. Decisive importance in diagnosis of OHS belongs to anamnesis, hormone and metabolism investigation, radiological study and CT spine investigations. The treatment is directed to the activation ofsexual gland functions, substitutive therapy with female sex hormones in small dose (in postclimacteric period) and treatment of vascular ischemic disorders.
Chronic forms (18 patients) manifest with slow-progressive onset, sometimes with primary intermittent claudication. Later, depending on localization and intensity of ischemia focus, spastic, spastic atrophic or amyotrophic para- and tetraparesis occur. Compression ofmedullary arteries caused by burned-out vertebrae, calcification ofbrain tunic, and early atherosclerosis as a consequence of lipid, protein and mineral metabolism disorders caused by sex hormones deficiency play an important role in pathogenesis ofischemic cerebrospinal disorders. Decisive importance in diagnosis of OHS belongs to anamnesis, hormone and metabolism investigation, radiological study and CT spine investigations. The treatment is directed to the activation ofsexual gland functions, substitutive therapy with female sex hormones in small dose (in postclimacteric period) and treatment of vascular ischemic disorders.
Key words: osteoporotic spondylopathy, ischemic cerebrospinal disorders, myelopathy, sex hormones deficiency.
Спондилопатия | Санатории Кисловодска
При наступлении в позвоночнике дегенеративных изменений организм начинает давай сбои. Примером заболевания позвоночника считаются спондилопатии, которые проявляются как дистрофические изменения позвоночника, что вызывает ограниченную подвижность и сильные боли.
Причины
- перенесенные травмы позвоночника;
- генетическая предрасположенность;
- обменная;
- возрастная;
- профессиональная сфера деятельности;
- неудачно проведенное хирургическое вмешательство;
По тем или иным причинам в организме начинают происходить изменения дисков и смежных позвонков, в результате этого у костной и соединительной ткани вызывается дистрофия (разрыхленное фиброзное кольцо, измененная высота диска, раздавливание диска позвонками).
Симптомы болезни
В основном пациенты жалуются на возникающие боли в туловище и конечностях. Сопутствующими заболеваниями могут стать остеохондроз и периартроз плечевого сустава. На рентгеновском снимке ярко выражены разрастания позвонков и спондилез, а затем проявляется межпозвоночная грыжа. Помимо вышеуказанных симптомов, обязательно присутствует:
На рентгеновском снимке ярко выражены разрастания позвонков и спондилез, а затем проявляется межпозвоночная грыжа. Помимо вышеуказанных симптомов, обязательно присутствует:
- поражение позвоночных артерий, что приводит к слабому кровоснабжению заднего отдела головного мозга, а в отдельных случаях инсульту;
- при резком движении головой ощущается смещение шейных позвонков;
- тошнота, трудность в глотании, двоение в глазах и ограниченное поле зрения;
Виды заболевания
Разновидность заболевания напрямую зависит от возбудителя:
- Инфекционная и паразитарная – туберкулез, бруцеллез.
- Дисгормональная – изменения гормонального фона, что характерно для людей преклонного возраста.
- Неврогенная – массовая деформация позвонков из-за повреждений ЦНС.
- Диспластическая – нарушенное формирование и развитие тканей.
- Травматическая – перенесенный травмы.
- Системная – частые боли в спине и суставах ввиду переломов, нарушений осанки.

- Табетическая – поврежденные межпозвоночные суставы.
Стадии
Стадий к сожалению заболевание не имеет, однако оно развивается довольно медленно. Сначала поражается один или несколько позвонков, затем деформируются межпозвоночные диски, что и приводит к весьма плачевным результатам.
Методы лечения
Лечение спондилопатии напрямую зависит от возбудителя. В первую очередь большую роль играет физиотерапия и ортопедия. Эти мероприятия позволяют значительно снизить нагрузки на позвоночник. В дальнейшем врачи прописывают противовоспалительные препараты, напрямую действующие на позвоночный столб. Рекомендуется заниматься лечебной гимнастикой и посещать массажные кабинеты.
Профилактика лечения в санаториях
Для профилактики спондилопатии в санаториях используются рентген, МРТ или КТ. Обеспечивается комплексное лечение и оздоровление организма пациентов. Ведущие специалисты обеспечат качественную реабилитацию и дополнительные процедуры нуждающимся.
Воспалительная и дегенеративная спондилопатия шейного, грудного и поясничного отдела: инволютивная, травматическая, дисгормональная, гормональная
Спондилопатия – это общий термин, объединяющий патологии позвоночника с дистрофического поражения. При этом главными признаками подобного состояния считаются болевой синдром и ограниченность подвижности. Заболевания такого типа могут проявляться по разным причинам, имея при этом примерно одинаковый механизм развития.
Особенности
Спондилопатия является общим термином для ряда патологий позвоночного столба. при этом они имеют дистрофические признаки поражения тканей суставов. Симптомы могут быть различными, но при этом есть и общие черты. Из-за дегенеративно-дистрофических процессов происходит травматизация костных тканей. В итоге начинают проявляться шипы-остеофиты. Обычно они располагаются на боковых поверхностях позвонков.
За счет таких разрастаний происходит существенное ограничение подвижности затронутого отдела. Но также нередко такие наросты провоцируют компрессию нервов и сосудов, что вызывает симптоматику неврологического ряда.
Но также нередко такие наросты провоцируют компрессию нервов и сосудов, что вызывает симптоматику неврологического ряда.
Помимо остеофитов могут также проявиться и другие варианты клинической картины, включая смещение позвонков. Заболевания такого типа представлены целым перечнем кодов МКБ в зависимости от подтипов – М45-М49.
Виды и локализация
Существуют различные виды спондилопатий, которые могут соответственно затрагивать разные отделы позвоночника. При этом и факторы, провоцирующие проявление заболевания, также разняться.
Воспалительные
Воспалительные спондилопатии могут быть инфекционного и неинфекционного происхождения.
В первом случае это могут быть поражения туберкулезом, сифилисом, стрептококком, стафилококком и так далее.
Для данной разновидности в большинстве случаев типично развитие общей интоксикации с температурой, головной болью, слабостью и так далее.
Неинфекционный подтип предполагает наличие процессов дегенеративно-дистрофического типа, которые начинаются обычно с поясничного отдела. При этом по мере прогрессирования состояния происходит нарастание болей в множественных узлах и ограничения подвижности.
При этом по мере прогрессирования состояния происходит нарастание болей в множественных узлах и ограничения подвижности.
В отличие от той же грыжи Шморля болевой синдром не связан с двигательной активностью, а потому может проявляться даже ночью в покое.
Важно! Неврологическая симптоматика при воспалительном неинфекционном спондилите вроде болезни Бехтерева проявляется обычно уже на поздних стадиях.
Спондилоартроз
Дегенеративные
Дегенеративный спондилит развивается обычно на фоне соответствующих процессов и патологий, например, при остеохондрозе. В процессе начинают разрушаться хрящевые ткани, что ведет к постепенной травматизации позвонков и перегрузке отдела. Это провоцирует развитие остеофитов.
Проявляется чаще всего в пояснице и чуть реже – цервикальная в шейном отделе. Крайне редко наблюдается в грудном отделе.
Остеохондроз
Гормональные
Данный тип спондилопатии может проявиться как под воздействием эндокринных патологий, нарушенного гормонального фона, так и из-за возрастных изменений.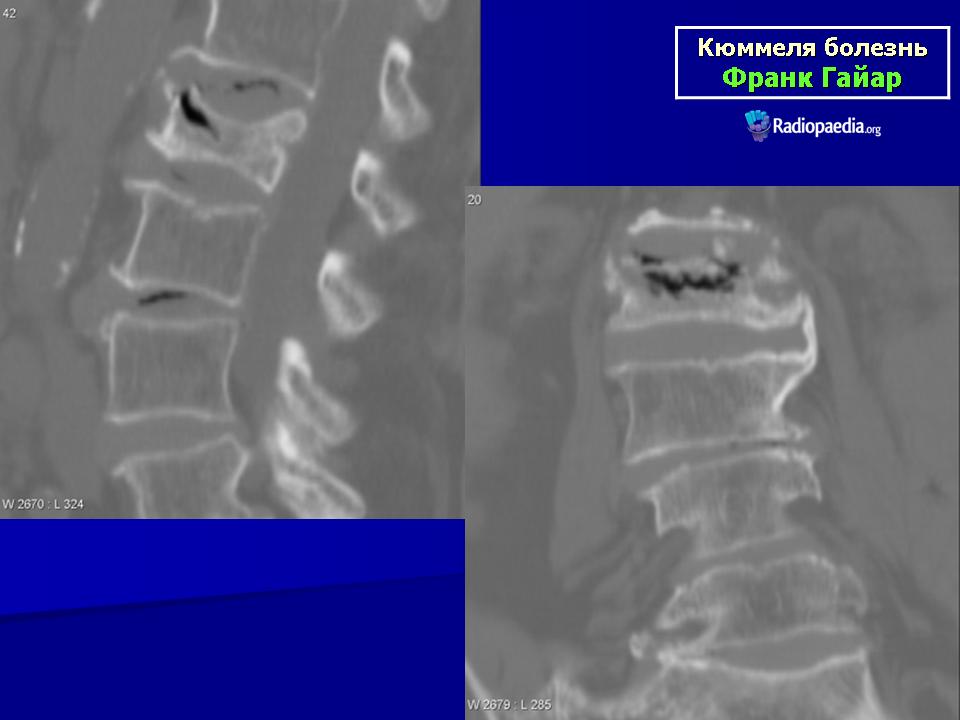 В процессе развития позвонки приобретают клиновидную форму и дают достаточно интенсивный болевой синдром. При такой разновидности могут быть диагностированы больному:
В процессе развития позвонки приобретают клиновидную форму и дают достаточно интенсивный болевой синдром. При такой разновидности могут быть диагностированы больному:
- Старческий кифоз;
- Остеопоротическая спондилопатия;
- Спондилез и так далее.
То есть дисгомональных факторов в процессе может измениться форма позвонков, их местоположение, затрагиваются соседние с суставом ткани и многое другое.
Компрессионная
При компрессионной спондилопатии главным проявлением считаются неврологические симптомы. Они соответственно развиваются из-за компрессии нервных корешков. из-за таких нарушений происходит постепенная деформация позвонков. Часто параллельно протекает и заболевание ЦНС.
Больные могут ощущать различные расстройства чувствительности и иные подобные симптомы. Наиболее частыми причинами в данном случае выступают заболевания вроде сирингомиелии и спинной сухотки.
Сирингомиелгия
Инволютивная
Инволютивный тип спондилопатии типичен для лиц старше 50 лет. Примерно в этом возрасте процессы существенно снижают свою интенсивность, ухудшается состояние питания тканей, регенеративных процессов и иных функций тканей. Соответственно начинают активизироваться деструктивные процессы, которые поражают суставы. Немалую роль при этом играют гормональные изменения.
Примерно в этом возрасте процессы существенно снижают свою интенсивность, ухудшается состояние питания тканей, регенеративных процессов и иных функций тканей. Соответственно начинают активизироваться деструктивные процессы, которые поражают суставы. Немалую роль при этом играют гормональные изменения.
Важно! Инволютивная спондилопатия при отсутствии лечения оканчивается обездвиживанием области и инвалидностью.
Дистрофическая
Данный тип заболевания обычно проявляется на фоне соответствующих дистрофических и воспалительных патологий, включая спондилоартроз и спондилоартрит. Соответственно и проявляется заболевание схожим образом – начинают деформироваться ткани, что приводит к увеличению нагрузки на область и постепенной деструкции. Это провоцирует неврологические и двигательные симптомы заболевания.
Спондилоартроз
Причины спондилопатии
Учитывая особенности конкретных видов, причин у подобного заболевания может быть очень много. В их число входят:
В их число входят:
- Остеохондроз;
- Остеоартроз;
- Наследственная предрасположенность;
- Травмы;
- Нарушения врожденного характера;
- Инфекционные заболевания;
- Нарушения развития тканей;
- Возрастные изменения;
- Гормональные, эндокринные болезни;
- Голодание;
- Избыточный вес.
Нередко играет роль и объем физических нагрузок. В данном случае вредной будет как гиподинамия, так и интенсивные нагрузки на позвоночник. Поэтому важно в процессе лечения правильно скорректировать образ жизни.
Симптомы
Симптоматическая картина может сочетать в себе ряд признаков. Для большей части спондилопатий типичны:
- Интенсивный болевой синдром;
- Ограничение подвижности отдела;
- Проявление дискомфортных ощущений и без двигательной активности;
- Ощущение похрустывания, поскрипывания в спине, щелчки;
- Неврологические симптомы – онемение, покалывание в конечностях, жжение, головокружения, прострелы и так далее.

При инфекционном поражении также присутствуют признаки общей интоксикации, включая рост температуры, мигрень, головная боль, состояние вялости, ослабленности, тошнота и так далее вплоть до потери сознания.
Важно! При некоторых типах спондилопатии может меняться тип осанки, сглаживаться или усиливаться естественные изгибы позвоночника, ухудшаться походка и так далее.
Диагностика
Диагностировать подобное заболевание в целом можно, если провести правильный перечень манипуляций:
- Рентген;
- УЗИ суставов;
- Миелографию;
- МРТ;
- Бактериологическое исследование;
- Гормональные и тесты на биохимию.
Полученные данные позволяют достаточно точно определить стадию, степень поражения отдельных суставных элементов и сам тип патологии.
Клинические рекомендации
В целом спондилопатия предполагает применение разносторонних методик. В одном случае достаточно поэтапного консервативного воздействия, а в некоторых требуется оперативное вмешательство. Большая часть патологий, если они не запущены, поддается лечению с помощью:
Большая часть патологий, если они не запущены, поддается лечению с помощью:
Медикаментов:
Физиотерапии:
Альтернативной медицины:
- Фармакопунктуры;
- Акупунктуры;
- Апитерапии;
- Мануальной терапии;
- Гирудотерапии;
- Фитолечения.
ЛФК и массажа.
При отсутствии эффекта от консервативного воздействия врачи могут назначить операцию, при которой могут быть:
- Удалены остеофиты;
- Зафиксированы позвонки;
- Удалены части позвонков или дисков;
- Проведена декомпрессия суставных элементов – сосудов, нервов.
В целом видов воздействия очень много. Нередко их комбинируют, чтобы добиться лучшего эффекта. Некоторые виды манипуляций способны остановить заболевание, а некоторые рассчитаны только лишь устранить признаки патологии и облегчить состояние больного.
Чем опасно заболевание
У спондилопатии может быть достаточно много осложнений. В первую очередь стоит оговорить, что без лечения и реабилитации заболевания так или иначе, но оканчивается инвалидностью. Помимо этого могут проявиться:
Помимо этого могут проявиться:
- Обездвиживание пораженной области;
- Разрушение позвонков;
- Изменение осанки естественных изгибов позвоночного столба;
- Нарушение иннервации разных областей тела;
- Разрушение суставов конечностей;
- Нарушение кровообращения, тромбозы;
- Ухудшение работы внутренних органов и так далее.
Здесь работает принцип снежного кома. Стоит только запустить спондилопатию, как происходит нарушение процессов, которые провоцируют развитие следующего заболевания и так далее. То есть человек получает большой перечень необратимых состояний.
Прогноз
При спондилопатии прогнозы неоднозначные и будут зависеть от конкретного типа. Большая часть таких патологий лечению поддается только в контексте купирования. То есть можно остановить патологические процессы в организме и укрепить его. Но некоторые состояния, вроде болезни Бехтерева, лечению не поддаются и все равно будут прогрессировать, делая больного инвалидом. в целом скорость и выраженность течения патологий будет зависеть от того, насколько быстро человек обратился к врачу и насколько тщательно выполняет все предписания.
в целом скорость и выраженность течения патологий будет зависеть от того, насколько быстро человек обратился к врачу и насколько тщательно выполняет все предписания.
Отзывы и рекомендации по лечению спондилопатии и дорсопатии в нашем видео:
| M45 | Анкилозирующий спондилит |
| Исключено: | |
| артропатии при болезни Рейтера (M02.3) | |
| болезнь Бехчета (M35.2) | |
| юношеский (анкилозирующий) спондилит (M08.1) | |
| M46 | Другие воспалительные спондилопатии |
M46. 0 Энтезопатия позвоночника 0 Энтезопатия позвоночника | |
| M46.1 Сакроилеит, не классифицированный в других рубриках | |
| M46.2 Остеомиелит позвонков | |
| M46.3 Инфекция межпозвоночных дисков (пиогенная) | |
| При необходимости идентифицировать инфекционный агент используют дополнительный код (B95-B97) | |
| M46.4 Дисцит неуточненный | |
| M46.5 Другие инфекционные спондилопатии | |
| M46.8 Другие уточненные воспалительные спондилопатии | |
| M46.9 Воспалительные спондилопатии неуточненные | |
| M47 | Спондилез |
| Включено: артроз или остеоартрит позвоночника дегенерация фасетных суставов | |
M47. 0+ Синдром сдавления передней спинальной или позвоночной артерии (G99.2*) 0+ Синдром сдавления передней спинальной или позвоночной артерии (G99.2*) | |
| M47.1 Другие спондилезы с миелопатией | |
| Исключено: подвывих позвонков (M43.3-M43.5) | |
| M47.2 Другие спондилезы с радикулопатией | |
| M47.8 Другие спондилезы | |
| M47.9 Спондилез неуточненный | |
| M48 | Другие спондилопатии |
| M48.0 Спинальный стеноз | |
| M48.1 Анкилозирующий гиперостоз Форестье | |
| M48.2 «Целующиеся» позвонки | |
| M48.3 Травматическая спондилопатия | |
| M48.4 Перелом позвоночника, связанный с перенапряжением | |
| M48.5 Разрушение позвонка, не классифицированное в других рубриках | |
| Исключено: | |
разрушение позвонка при остеопорозе (M80. -) -) | |
| текущая травма — см. травмы по областям тела | |
| M48.8 Другие уточненные спондилопатии | |
| M48.9 Спондилопатия неуточненная | |
| M49* | Спондилопатии при болезнях, классифицированных в других рубриках |
| Исключено: псориатическая и энтеропатическая артропатии (M07.-*, M09.-*) | |
| M49.0* Туберкулез позвоночника (A18.0+) | |
| M49.1* Бруцеллезный спондилит (A23.-+) | |
| M49.2* Энтеробактериальный спондилит (A01-A04+) | |
| M49.3* Спондилопатии при других инфекционных и паразитарных болезнях, классифицированных в других рубриках | |
Исключено: нейропатическая спондилопатия при спинной сухотке (M49. 4*) 4*) | |
| M49.4* Нейропатическая спондилопатия | |
| M49.5* Разрушение позвоночника при болезнях, классифицированных в других рубриках | |
| M49.8* Спондилопатии при других болезнях, классифицированных в других рубриках |
Ишемические нарушения спинномозгового кровообращения при остеопорозной гормональной спондилопатии
Summary
Остеопорозная гормональная спондилопатия (ОГС) встречается чаще у женщин (7 : 1) в постклимактерическом периоде. В основе патогенеза ОГС лежит дефицит гормонов, особенно эстрогенов. ОГС бывает первичная (нарушение функции гонад) и вторичная (нарушение функции других эндокринных желез).
Было обследовано 32 женщины в возрасте от 36 до 72 лет со спинномозговыми ишемическими нарушениями. Общие клинические проявления ОГС: ожирение, гирсутизм, судороги, снижение роста, кифоз, горизонтальная абдоминальная складка, нарушение памяти.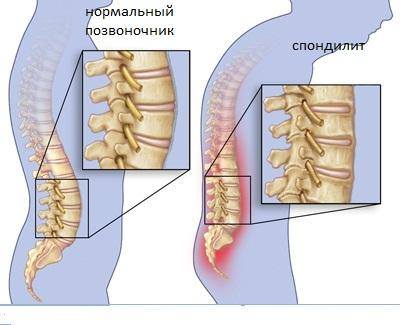 Спинномозговая ишемическая патология чаще развивается на уровне пояснично-грудного отдела на III стадии позвоночной дистрофии, проявляющейся двояковогнутыми позвонками, стенозом канала, оссификацией связок и мозговых спинальных оболочек. Данные изменения вызывают компрессию медуллярных артерий, что ведет к появлению очагов ишемии и развитию острых (спинальный инсульт) и медленно прогрессирующих (ишемическая миелопатия) форм. Острые формы (14 пациентов) проявляются вялой пара- и тетраплегией, нарушением чувствительности ниже уровня поражения и сфинктерными нарушениями. Хронические формы (18 пациентов) характеризуются медленно прогрессирующим началом, иногда первоначальным возникновением перемежающейcя хромоты. Позднее в зависимости от локализации и интенсивности очага ишемии развивается спастический, спастико-атрофический или амиотрофический пара- или тетрапарез. В патогенезе ишемических спинномозговых нарушений важную роль играют сдавление медуллярных артерий, вызванное дистрофически измененными позвонками, кальцинатами мозговых оболочек, и ранний атеросклероз как следствие нарушения метаболизма липидов, белков, минералов, вызванного дефицитом половых гормонов.
Спинномозговая ишемическая патология чаще развивается на уровне пояснично-грудного отдела на III стадии позвоночной дистрофии, проявляющейся двояковогнутыми позвонками, стенозом канала, оссификацией связок и мозговых спинальных оболочек. Данные изменения вызывают компрессию медуллярных артерий, что ведет к появлению очагов ишемии и развитию острых (спинальный инсульт) и медленно прогрессирующих (ишемическая миелопатия) форм. Острые формы (14 пациентов) проявляются вялой пара- и тетраплегией, нарушением чувствительности ниже уровня поражения и сфинктерными нарушениями. Хронические формы (18 пациентов) характеризуются медленно прогрессирующим началом, иногда первоначальным возникновением перемежающейcя хромоты. Позднее в зависимости от локализации и интенсивности очага ишемии развивается спастический, спастико-атрофический или амиотрофический пара- или тетрапарез. В патогенезе ишемических спинномозговых нарушений важную роль играют сдавление медуллярных артерий, вызванное дистрофически измененными позвонками, кальцинатами мозговых оболочек, и ранний атеросклероз как следствие нарушения метаболизма липидов, белков, минералов, вызванного дефицитом половых гормонов. Решающее значение в постановке диагноза ОГС имеют анамнез, исследование гормонов и метаболизма, радиологические обследования и компьютерные томографические исследования позвоночника. Лечение направлено на активацию функции половых желез, заместительную терапию женскими половыми гормонами в малых дозах (в постклимактерическом периоде) и лечение сосудистых ишемических нарушений.
Решающее значение в постановке диагноза ОГС имеют анамнез, исследование гормонов и метаболизма, радиологические обследования и компьютерные томографические исследования позвоночника. Лечение направлено на активацию функции половых желез, заместительную терапию женскими половыми гормонами в малых дозах (в постклимактерическом периоде) и лечение сосудистых ишемических нарушений.
Остеопорозна гормональна спондилопатія (ОГС) зустрічається частіше у жінок (7 : 1) у постклімактеричному періоді. В основі патогенезу ОГС лежить дефіцит гормонів, особливо естрогену. ОГС буває первинна (порушення функції гонад) і вторинна (порушення функції інших ендокринних залоз).
Було обстежено 32 хворих (27 жінок, 5 чоловіків) віком від 36 до 72 років із спинномозковими ішемічними порушеннями. Загальні клінічні прояви ОГС: ожиріння, гірсутизм, судоми, зниження росту, кіфоз, горизонтальна абдомінальна складка, порушення пам’яті. Спинномозкова ішемічна патологія частіше розвивається на рівні попереково-грудного відділу на III стадії хребетної дистрофії, що виявляється двоввігнутими хребцями, стенозом каналу, осифікацией зв’язок і мозкових спінальних оболонок.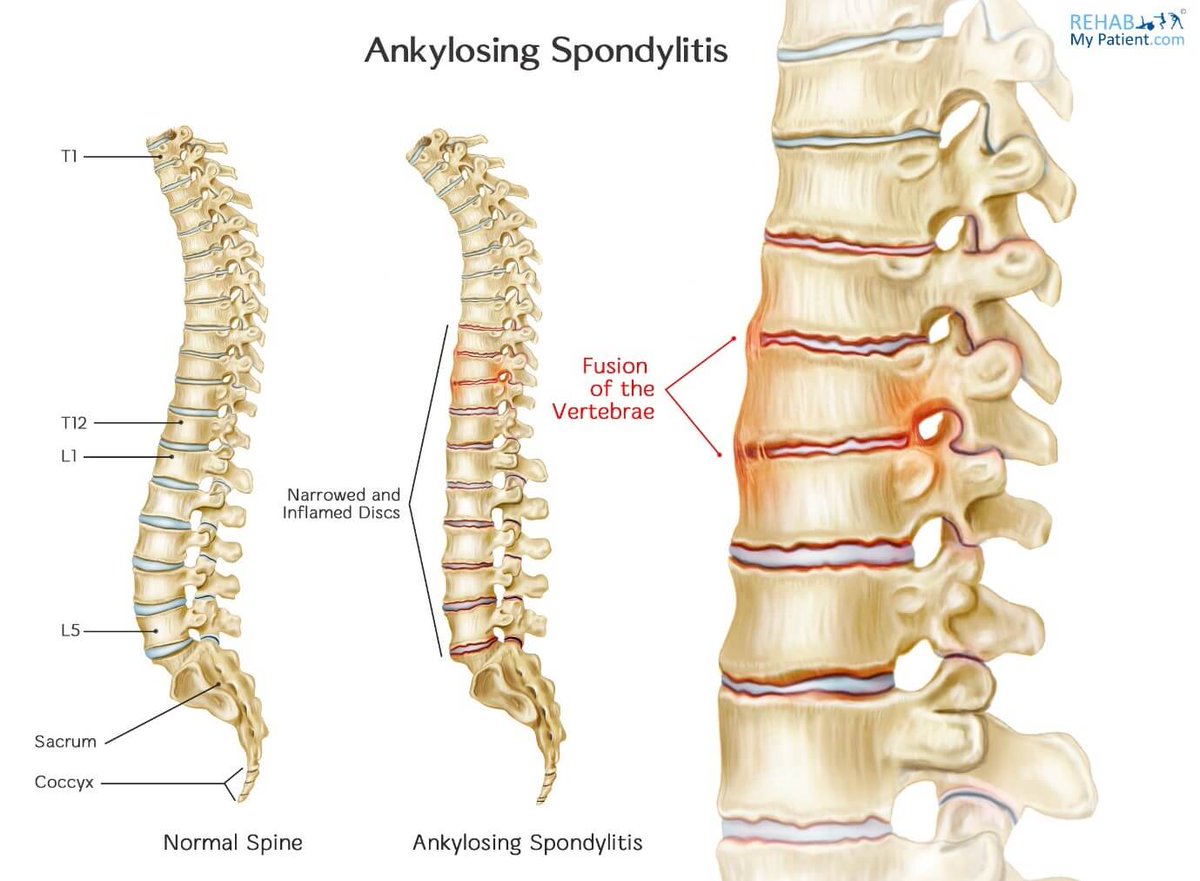 Дані зміни викликають компресію медулярних артерій, що веде до появи вогнищ ішемії і розвитку гострих (спінальний інсульт) і повільно прогресуючих (ішемічна мієлопатія) форм. Гострі форми (14 пацієнтів) виявляються млявою пара- і тетраплегією, порушенням чутливості нижче за рівень поразки і сфінктерними порушеннями. Хронічні форми (18 пацієнтів) характеризуються повільно прогресуючим початком, інколи первинним виникненням перемiжної кульгавості. Пізніше залежно від локалізації і інтенсивності вогнища ішемії розвивається спастичний, спастико-атрофічній або аміотрофічний пара- або тетрапарез. У патогенезі ішемічних спинномозкових порушень важливу роль відіграють здавлення медулярних артерій, викликане дистрофічно зміненими хребцями, кальцинатами мозкових оболонок, і ранній атеросклероз як наслідок порушення метаболізму ліпідів, білків, мінералів, викликаного дефіцитом статевих гормонів. Вирішальне значення в постановці діагнозу ОГС мають анамнез, дослідження гормонів і метаболізму, радіологічні обстеження та комп’ютерні томографічнi дослідження хребта.
Дані зміни викликають компресію медулярних артерій, що веде до появи вогнищ ішемії і розвитку гострих (спінальний інсульт) і повільно прогресуючих (ішемічна мієлопатія) форм. Гострі форми (14 пацієнтів) виявляються млявою пара- і тетраплегією, порушенням чутливості нижче за рівень поразки і сфінктерними порушеннями. Хронічні форми (18 пацієнтів) характеризуються повільно прогресуючим початком, інколи первинним виникненням перемiжної кульгавості. Пізніше залежно від локалізації і інтенсивності вогнища ішемії розвивається спастичний, спастико-атрофічній або аміотрофічний пара- або тетрапарез. У патогенезі ішемічних спинномозкових порушень важливу роль відіграють здавлення медулярних артерій, викликане дистрофічно зміненими хребцями, кальцинатами мозкових оболонок, і ранній атеросклероз як наслідок порушення метаболізму ліпідів, білків, мінералів, викликаного дефіцитом статевих гормонів. Вирішальне значення в постановці діагнозу ОГС мають анамнез, дослідження гормонів і метаболізму, радіологічні обстеження та комп’ютерні томографічнi дослідження хребта. Лікування направлене на активацію функції статевих залоз, замісну терапію жіночими статевими гормонами в малих дозах (у постклімактеричному періоді) і лікування судинних ішемічних порушень.
Лікування направлене на активацію функції статевих залоз, замісну терапію жіночими статевими гормонами в малих дозах (у постклімактеричному періоді) і лікування судинних ішемічних порушень.
Osteoporotic hormonal spondylopathy (OHS) more frequently occurs in women (7 : 1) in postclimacteric period. Hormonal deficiency, especially estrogens, underlies the pathogenesis of OHS. OHS can be primary (gonadal dysfunction) and secondary (dysfunction of other endocrine glands).
There were examined 32 patients (27 women, 5 men) aged 36–72 years with cerebrospinal ischemic disorders. Main clinical implications of OHS: obesity, hirsutism, convulsions, downgrowth, kyphosis, horizontal abdominal fold, memory disturbances. Cerebrospinal ischemic pathology more frequently occurs in thoracolumbar region on the third stage of spine degeneration manifested with biconcave vertebrae, canal stenosis, ossification of ligaments and spinal membrane. These changes cause medullary arteries compression that leads to appearance of ischemic foci and development of acute (spinal stroke) and slow-progressive (ischemic myelopathy) forms. Acute forms (14 patients) can manifest with flaccid para- and tetraplegia, sensitivity disturbances below the level of lesion and sphincter disorders. Chronic forms (18 patients) manifest with slow-progressive onset, sometimes with primary intermittent claudication. Later, depending on localization and intensity of ischemia focus, spastic, spastic atrophic or amyotrophic para- and tetraparesis occur. Compression of medullary arteries caused by burned-out vertebrae, calcification of brain tunic, and early atherosclerosis as a consequence of lipid, protein and mineral metabolism disorders caused by sex hormones deficiency play an important role in pathogenesis of ischemic cerebrospinal disorders. Decisive importance in diagnosis of OHS belongs to anamnesis, hormone and metabolism investigation, radiological study and CT spine investigations. The treatment is directed to the activation of sexual gland functions, substitutive therapy with female sex hormones in small dose (in postclimacteric period) and treatment of vascular ischemic disorders.
Acute forms (14 patients) can manifest with flaccid para- and tetraplegia, sensitivity disturbances below the level of lesion and sphincter disorders. Chronic forms (18 patients) manifest with slow-progressive onset, sometimes with primary intermittent claudication. Later, depending on localization and intensity of ischemia focus, spastic, spastic atrophic or amyotrophic para- and tetraparesis occur. Compression of medullary arteries caused by burned-out vertebrae, calcification of brain tunic, and early atherosclerosis as a consequence of lipid, protein and mineral metabolism disorders caused by sex hormones deficiency play an important role in pathogenesis of ischemic cerebrospinal disorders. Decisive importance in diagnosis of OHS belongs to anamnesis, hormone and metabolism investigation, radiological study and CT spine investigations. The treatment is directed to the activation of sexual gland functions, substitutive therapy with female sex hormones in small dose (in postclimacteric period) and treatment of vascular ischemic disorders.
Введение
Остеопорозная гормональная спондилопатия, вызванная дефицитом половых гормонов, представляет собой комплекс клинических, биохимических и радиологических симптомов, которые возникают в результате воздействия различных эндогенных и экзогенных факторов, приводящих к снижению функции половых желез даже до наступления менопаузы [1, 2, 4, 10, 11]. Раннее выявление и лечение гормональной недостаточности может предотвратить развитие различных осложнений со стороны костной и нервной систем [6, 8].
Остеопороз занимает 4-е место среди наиболее часто встречающихся заболеваний, приводящих к нарушению трудоспособности, после сердечно-сосудистых нарушений, сахарного диабета и онкологической патологии [4, 10].
Количество больных растет в связи с увеличением продолжительности жизни, особенно у женщин по сравнению с мужчинами (7 : 1). У каждой 4-й женщины старше 50 лет наблюдается компрессия одного позвонка, а в 15 % случаев заболевание протекает бессимптомно и не диагностируется [7, 9].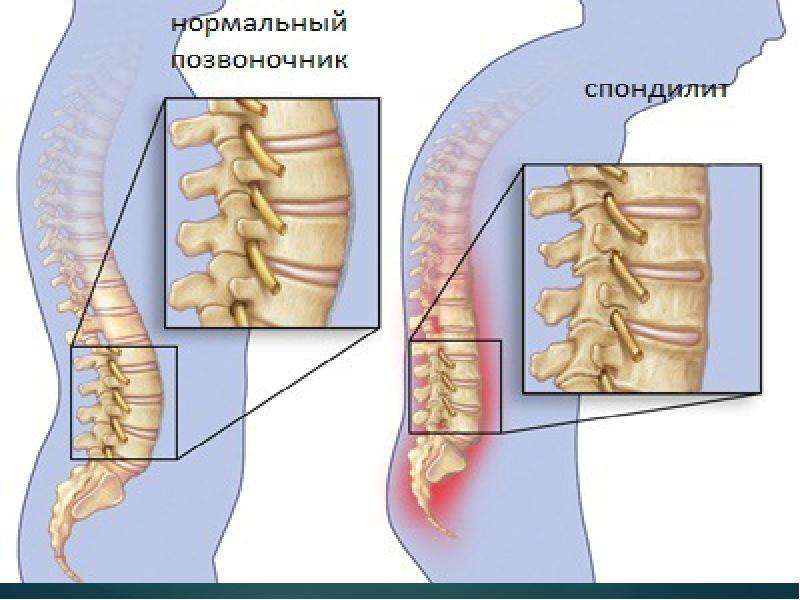
Выявление остеопороза является актуальной проблемой в европейских странах. Опыт развитых стран показывает, что информирование населения о методах профилактики остеопороза является основным способом борьбы с данным заболеванием.
Остеопороз в основном изучается в связи с проблемой боли и переломов костей и мало внимания уделяется неврологическим осложнениям, которые встречаются значительно чаще и являются более серьезными, чем это принято считать.
Материалы и методы
Была обследована группа больных, состоящая из 32 женщин в возрасте от 36 до 72 лет, все в периоде пери- или постменопаузы. Неврологическое обследование выявило признаки острой ишемии спинного мозга и вертеброгенной миелопатии. Диагноз выставлен на основе клинических, радиологических, а в 5 случаях — и клинико-морфологических исследований.
Дискуссии
Гиперхолестеринемия, гиперлипидемия, гипопротеинемия и нарушение минерального метаболизма играют важную роль в патогенезе неврологических синдромов, которые развиваются в результате недостатка половых гормонов (рис.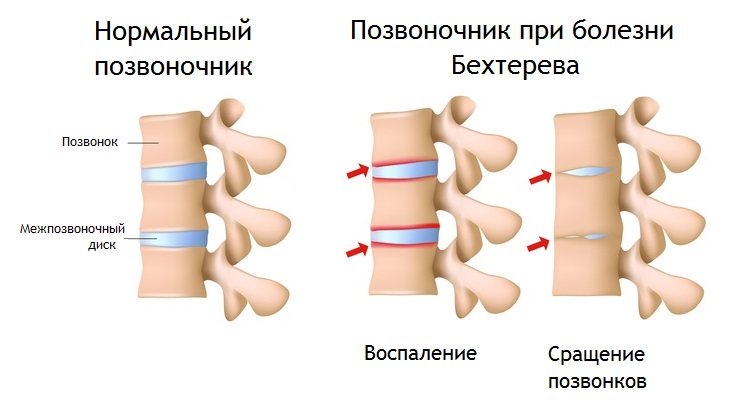 1). На начальной стадии эти нарушения проявляются в виде вегетососудистой дистонии, ведущей к развитию псевдоневрастенического синдрома. Постепенное прогрессирование атеросклероза головного и спинного мозга ведет к развитию различных неврологических синдромов.
1). На начальной стадии эти нарушения проявляются в виде вегетососудистой дистонии, ведущей к развитию псевдоневрастенического синдрома. Постепенное прогрессирование атеросклероза головного и спинного мозга ведет к развитию различных неврологических синдромов.
Общими клиническими проявлениями остеопорозной гормональной спондилопатии являются пастозность лица и конечностей, ожирение, гирсутизм, судороги (в мышцах ног), запор, метеоризм, понос, наличие горизонтальной поперечной складки в области живота, нарушения памяти, снижение роста на 2–3 см, кифоз. В табл. 1 указано, что ранними проявлениями гормональной спондилопатии являются вегетососудистые и корешковые синдромы, а ишемическая спинномозговая миелопатия встречается в более позднем возрасте.
Ишемические спинномозговые нарушения
Острый ишемический инсульт спинного мозга
Ишемическая патология спинного мозга развивается преимущественно на уровне пояснично-грудного отдела на III стадии дистрофии позвоночника (двояковогнутые позвонки, стеноз канала, окостенение связок и мозговых оболочек). Данные изменения ведут к компрессии радикуломедуллярных артерий, возникновению очагов ишемии, что в дальнейшем приводит к развитию острых (спинальный инсульт) или медленно прогрессирующих (ишемическая миелопатия) форм.
Данные изменения ведут к компрессии радикуломедуллярных артерий, возникновению очагов ишемии, что в дальнейшем приводит к развитию острых (спинальный инсульт) или медленно прогрессирующих (ишемическая миелопатия) форм.
Острые формы (14 пациентов) проявляются в виде вялой пара- или тетраплегии, нарушения чувствительности ниже уровня поражения и функции сфинктеров. Очаг ишемии чаще (9 случаев) локализуется в критической центромедуллярной зоне (рис. 2с) и в зоне a. spinalis anterior (5 случаев).
На основании клинико-патологоанатомических данных были установлены следующие критические зоны (рис. 2).
В диагностике острого медуллярного инсульта важную роль играет исследование спинномозговой жидкости (СМЖ). В течение первых 5 дней от начала в СМЖ изменений нет. Только после 5-го дня развивается относительная белково-клеточная диссоциация. Увеличена концентрация белка, а также появляются измененные эритроциты, нейтрофилы, лимфоциты, которые соответствуют формуле крови. Данные изменения вызваны микрогеморрагиями в зоне медуллярного инфаркта и распадом ишемизированной ткани.
Данные изменения вызваны микрогеморрагиями в зоне медуллярного инфаркта и распадом ишемизированной ткани.
Дисциркуляторная ишемическая миелопатия
Хронические формы (18 пациентов) характеризуются медленно прогрессирующим началом, первоначальным возникновением перемежающейся хромоты, которая в зависимости от локализации и интенсивности очага ишемии может перейти в миелопатию со спастическим, спастико-атрофическим или амиотрофическим тетра- или пара-парезом.
В развитии дисциркуляторной миелопатии выделяют несколько клинических стадий:
— перемежающая миелогенная хромота — проявляется слабостью в нижних конечностях, которая возникает после 200–300 шагов. Пациенту необходимо отдохнуть, чтобы продолжить ходьбу. При физической нагрузке мотонейроны спинного мозга нуждаются в более интенсивном крово-снабжении;
— компенсированная дисциркуляторная миелопатия — проявляется тетра- или парапарезом с нарушениями функции сфинктеров и чувствительности или без них; может прогрессировать до стадии декомпенсации, характеризующейся развитием медленно прогрессирующего инфаркта спинного мозга с образованием полостей.
На уровне шейного отдела наблюдаются 3 клинические формы.
Спастическая форма проявляется спастическим тетрапарезом, ишемический очаг локализуется в интрамедуллярной критической зоне (рис. 4а).
Спастико—атрофическая форма характеризуется атрофией верхних конечностей и спастическим парапарезом нижних конечностей, очаг ишемии локализуется в зоне кровоснабжения передней спинномозговой артерии (рис. 4б).
Очаг ишемии локализуется в зоне передней спинномозговой артерии (кровообращение ограничено в передних рогах) (рис. 4в).
Очаг ишемии с локализацией на уровне грудного отдела проявляется спастическим парапарезом. На пояснично-крестцовом уровне первоначально развивается спастико—атрофический парапарез, который позднее постепенно с прогрессией ишемии переходит в вялый парапарез со сфинктерными нарушениями.
В патогенезе ишемических спинномозговых нарушений важную роль играют сдавление медуллярных артерий, вызванное дистрофически измененными позвонками, кальцинатами мозговых оболочек (рис. 5), и ранний атеросклероз (рис. 6). Ранний атеросклероз развивается вследствие нарушения метаболизма липидов, белков, минералов, вызванного дефицитом половых гормонов.
Различают 3 радиологические стадии остеопорозной спондилопатии, вызванной дефицитом половых гормонов (рис. 7).
Лечение осуществляется в двух направлениях. У молодых пациентов и лиц, находящихся в преклимактерическом возрасте, лечение направлено на активацию функции половых желез (витамины А и Е, гонадотропин, активация микроциркуляции, препараты кальция и т.д.). Лицам постклимактерического возраста назначается заместительная гормональная терапия малыми дозами женских половых гормонов. Также рекомендуются препараты против остеопороза (бонвива, алфлутоп, терафлекс и др.) и комплексные препараты, содержащие витамины и минералы, препараты для улучшения микроциркуляции.
Выводы
Клинически и параклинически были обследованы 32 женщины в возрасте от 36 до 72 лет, находящиеся в пери- и постменопаузальном периоде, у которых выявлены сосудистые спинномозговые нарушения. Вследствие дистрофически-дегенеративных изменений позвоночника установились острые и медленно прогрессирующие (дисциркуляторная миелопатия) формы ишемических сосудистых нарушений спинального кровообращения.
Острые формы проявляются вялым пара- и тетрапарезом (параличом), нарушением функции сфинктеров и чувствительности ниже уровня поражения. Медленно прогрессирующие формы характеризуются постепенным началом, первоначальным возникновением перемежающейся хромоты, которая в зависимости от локализации очагов и интенсивности ишемического процесса переходит в спастическую, спастико-атрофическую или амиотрофическую форму. Важную роль в патогенезе спинномозговых ишемических нарушений играет фактор компрессий в результате дистрофико-дегенеративных изменений позвонков, стеноза позвоночного канала и раннего атеросклероза, возникающего вследствие нарушения обмена липидов, белков и минералов, вызванного дефицитом половых гормонов.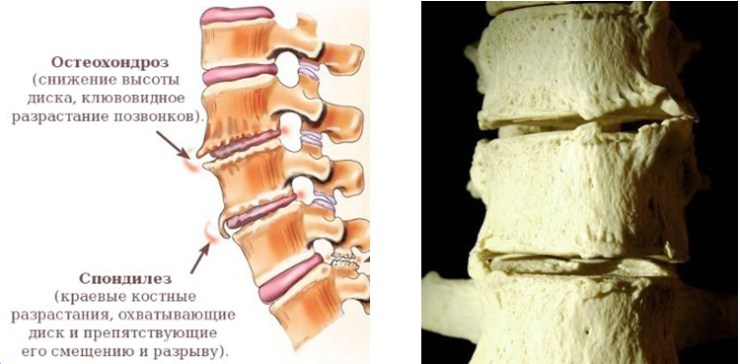
В преклимактерическом периоде лечение направлено на активацию функции половых желез. Женщинам, находящимся в постклимактерическом периоде, рекомендуется заместительная терапия половыми гормонами, преимущественно эстрогенами, и препараты для лечения остеопороза.
Bibliography
1. Calleja-Agius J., Muscat-Baron Y., Brincat M.P. Estrogens and the intervertebral disc // Menopause Int. — 2009 Sep. — 15(3). — 127-30. Review.
2. Герман Д., Кетрарь Е. Гормональная спондилопатия. — Кишинев, 1984.
3. Jackson C., Gaugris S., Sen S.S., Hosking D. The effect of cholecalciferol (vitamin D3) on the risk of fall and fracture: a meta-analysis // QJM. — 2007 Apr. — 100(4). — 185-92. Epub 2007 Feb 17. Review.
4. Реинберг С.А. // Клинич. мед. — 1963. — № 8. — С. 18-24.
5. Ichchou L., Allali F., Rostom S., Bennani L., Hmamouchi I., Abourazzak F.Z., Khazzani H., El Mansouri L., Abouqal R., Hajjaj-Hassouni N. Relationship between spine osteoarthritis, bone mineral density and bone turn over markers in post menopausal women // BMC Womens Health. — 2010 Aug 8. — 10. — 25.
— 2010 Aug 8. — 10. — 25.
6. Kuroda T., Shiraki M., Tanaka S., Shiraki Y., Narusawa K., Nakamura T. The relationship between back pain and future vertebral fracture in postmenopausal wo-men // Spine (Phila Pa 1976). — 2009 Aug 15. — 34(18). — 1984-9.
7. Дубенко Е.Г. // Тезисы и реф. докл. — Т. 1. — Харьков, 1965. — С. 41-42.
8. Педаченко Е.Г., Кушчаев О. Пункционная вертебропластика. — К., 2008.
9. Peris P., Guanabens N., Martínez de Osaba M.J., Mone-gal A., Alvarez L., Pons F., Ros I., Cerdá D., Muñoz-Gómez J. Clinical characteristics and etiologic factors of premenopausal osteoporosis in a group of Spanish women // Semin. Arthritis Rheum. — 2002 Aug. — 32(1). — 64-70.
10. Peris P., Ruiz-Esquide V., Monegal A., Alvarez L., Martínez de Osaba M.J., Martínez-Ferrer A., Reyes R., Guanabens N. Idiopathic osteoporosis in premenopausal women. Clinical characteristics and bone remodelling abnormalities // Clin. Exp. Rheumatol. — 2008 Nov-Dec. — 26(6).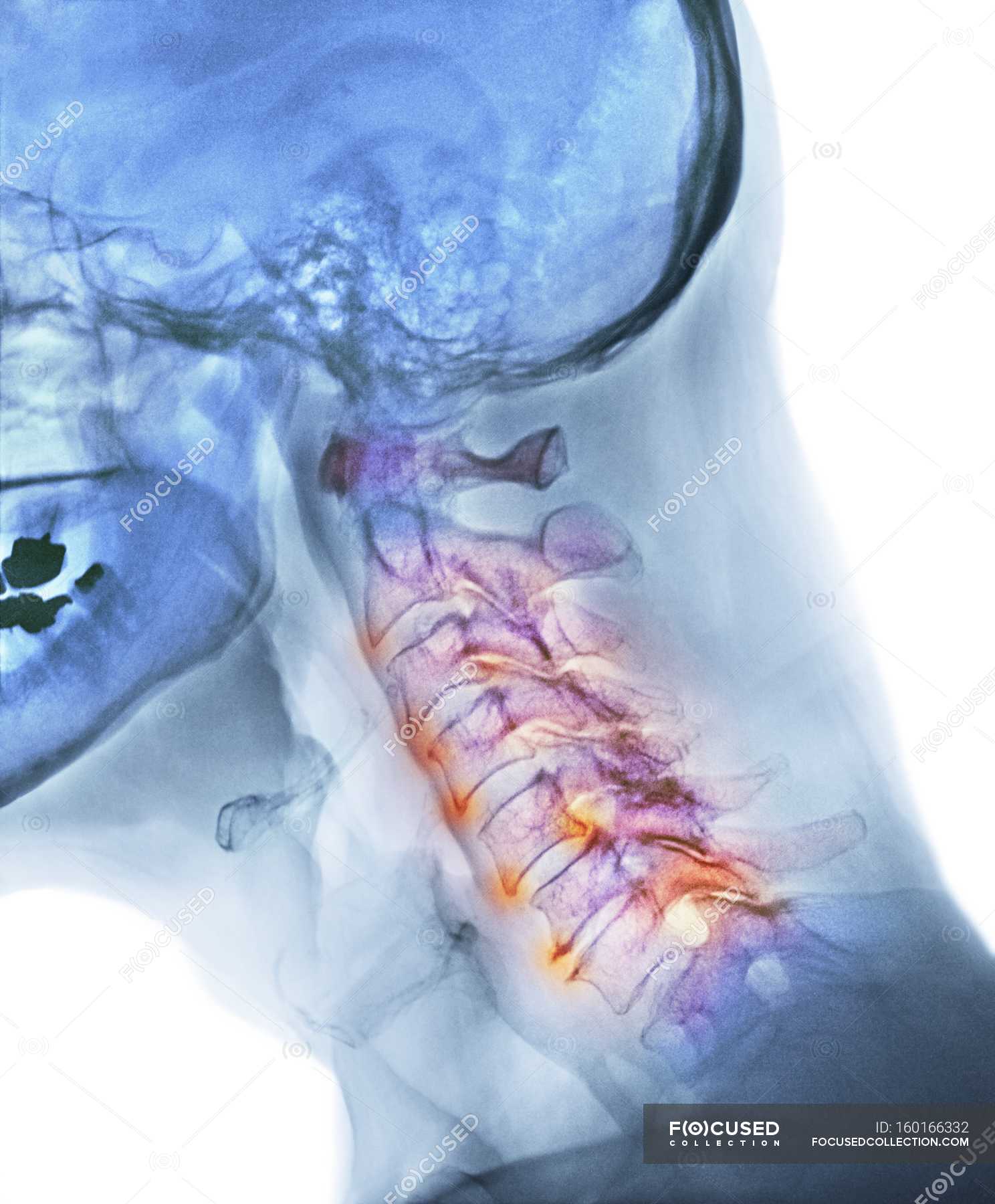 — 986-91.
— 986-91.
11. Смирнов Ю.Д. // Журнал невр. и психиатр. — 1970. — № 12. — С. 1804.
12. Ravn P. Clinical characteristics and etiologic factors of premenopausal osteoporosis in a group of Spanish women // Dan. Med. Bull. — 2002 Feb. — 49(1). — 1-18. Review.
13. Sioka C., Fotopoulos A., Georgiou A., Xour-gia X., Papadopoulos A., Kalef-Ezra J.A. Age at menarche, age at menopause and duration of fertility as risk factors for osteoporosis // Climacteric. — 2010 Feb. — 13(1). — 63-71.
Дорсопатия | Неврология | Заболевания
Что такое дорсопатия. Лечение дорсопатиии в Липецке.
Дорсопатии – это группа дегенеративно-дистрофических заболеваний позвоночника и околопозвоночных тканей. В их основе лежит нарушение питания позвонков и тканей, окружающих позвоночник (связки, межпозвонковые диски), и превышение лимита нагрузок на позвоночник. Является широко распространенным заболеванием, чаще развивается у людей старше 35-40 лет.
Причины дорсопатий
Основной причиной дорсопатии позвоночника действительно является остеохондроз, но помимо данного заболевания есть еще и множество других причин:
-
кифоз; -
лордоз; -
сколиоз; -
спондилолистез; -
атланто-аксиальные подвывихи; -
спондилез; -
дегенерация межпозвонковых дисков; -
грыжи; -
люмбаго.
Дорсопатии классифицирую в зависимости от места расположения:
-
Дорсопатия шейного отдела позвоночника, -
Грудного отдела, -
Пояснично-крестцового.
Следующая классификация по виду поражения позвоночника:
-
Деформирующие дорсопатии – то есть лордоз, сколиоз, подвывихи и т.д. -
Спондилопатии – воспалительные причины, травматические и дегенеративные. -
Прочие дорсопатии – дегенерации дисков, грыжи и т.д.
Диагностика дорсопатий
Диагноз дорсопатия позвоночника ставится на основании жалоб пациента, визуального осмотра и исследований.
Основным методом исследования позвоночника является магниторезонансная томография, которая находится на базе Клиники «Андромеда». Этот метод позволяет оценить уровень и протяженность поражения, состояние окружающих тканей, сосудов и нервов, наличие грыжи или протрузии.
Лечение дорсопатии
При лечении дорсопатии в период обострения в основном назначают обезболивающие и противоспалительные препараты, которые обеспечивают покой больного.
Невролог проведёт паравертебральные блокады по показаниям с длительно действующими препаратами. При выраженных болях проводится противоотечная терапия в виде внутривенных инфузий в условиях дневного стационара.
В межприступный период — в нашей клинике проводится профилактика дорсопатии.
Врачом неврологом клиники проводятся курсы параертебральных блокад с препаратами, улучшающими метаболизм хрящевой и нервной ткани. Подбирается курс индивидуальных физических упражнений.
Массаж и физиотерапевтическое лечение (амплипульсотерапия, фонофорез, ультразвук) способствуют улучшению крово- и лимфообращению, снимают боли, а главное — способствуют скорейшему восстановлению функций позвоночника.
Боли в спине — болезни, диагностика, способоы лечения
В настоящее время боли в спине (БС) широко распространены, а в развитых странах, по данным экспертов ВОЗ, достигли размеров неинфекционной эпидемии, что в большинстве случаев связано с возрастающими нагрузками на человека. Высокая инвалидизация лиц трудоспособного возраста вследствие поражений опорно-двигательного аппарата возводят проблему лечения БС в ранг актуальной.
Высокая инвалидизация лиц трудоспособного возраста вследствие поражений опорно-двигательного аппарата возводят проблему лечения БС в ранг актуальной.
Дорсопатии — группа заболеваний костно-мышечной системы и соединительной ткани, ведущим симптомокомплексом которых является боль в туловище и конечностях невисцеральной этиологии.
Разобраться в том, дорсопатия – что это такое, очень важно, ведь данная проблема – не редкость. Она включает в себя целый комплекс дегенеративно-дистрофических заболеваний. Чаще они диагностируются у лиц, достигших 35 лет, но иногда – и у совсем молодых. Основные задачи при лечении таких болезней – уменьшение боли, восстановление организма и привычного образа жизни.
Этот термин походит от латинского слова “dorsum”. Дословно оно переводится «спина». По этой причине этот термин является обобщающим понятием. Дорсопатия – это комплекс заболеваний как позвоночника, так и мягких тканей (связок, мышц). Ежедневно спина подвергается сильным нагрузкам, связанным с вертикальным положением тела. К тому же если до 30 лет в организме превалируют восстановительные процессы (происходит синтез тканей), то в старшем возрасте протекают дегенеративные изменения. Первыми страдают хрящи, они провоцируют деформацию позвонков и воспаление.
Ежедневно спина подвергается сильным нагрузкам, связанным с вертикальным положением тела. К тому же если до 30 лет в организме превалируют восстановительные процессы (происходит синтез тканей), то в старшем возрасте протекают дегенеративные изменения. Первыми страдают хрящи, они провоцируют деформацию позвонков и воспаление.
Дорсопатии делятся на 3 основные группы: деформирующие дорсопатии, спондилопатии, дорсалгии. В разделе «спондилопатии» наиболее распространенными дегенеративными изменениями является спондилез. в который включены артроз и дегенерация фасеточных (дугоотростчатых) суставов (спондилоартроз).
Спондилоартроз — самая частая причина болей в пояснице у лиц пожилого возраста. При артрозе Фасеточных суставов боль обычно двухсторонняя, локализуется, в отличие от дискогенной, паравертебрально, а не по средней линии, усиливается при длительном стоянии и разгибании и уменьшается при ходьбе и сидении.
Под дорсалгией следует понимать болевой синдром в спине, обусловленный дистрофическими и функциональными изменениями в тканях опорно-двигательного аппарата (дугоотростчатые суставы, межпозвонковые диски (МПД), фасции, мышцы, сухожилия, связки) с возможным вовлечением смежных структур.
Симптомы дорсопатии
- Боль в спине (позвоночнике), чаще ноющего, тянущего, реже стреляющего характера. Может возникнуть в любом отделе позвоночника (в шее, пояснице, в грудном отделе). Усиливается при нагрузках (особенно при подъеме тяжестей), уменьшается в положении лежа (так как происходит “ разгрузка позвоночника”).
- Миофасциальный синдром: ощущение напряжения какой-либо мышцы в спине, определяемое как “ напряженный валик” (миотонический синдром): при пальпации (прощупывании) этой мышцы боль резко усиливается, что иногда заставляет больного вскрикнуть.
- Ограничение подвижности пораженного отдела позвоночника: возникает из-за резкой боли, усиливающейся при поворотах позвоночника и напряжении его осевых (расположенных вдоль позвоночника) мышц .
- Покалывание, а через определенное время онемение кожи конечностей: на руках, например, от плеча до кисти, на ногах от паха до колена. Также могут быть ломящие, тянущие боли в конечностях.

-
Слабость мышц конечностей: чаще страдает определенная группа мышц (например, сгибатели руки или разгибатели пальцев рук, больших пальцев на ногах). - Истончение мышц рук, ног (гипотрофии, атрофии), сухость кожи кистей, стоп.
Диагностика
В первую очередь необходимо убедиться, что боль не является проявлением серьезной патологии, такой, как перелом позвонка, опухоль, инфекция, заболевания внутренних органов.
«Красные флаги» (факторы, настораживающие в отношении серьезной патологии при болях в спине):
- Усиление боли ночью
- Лихорадка и необъяснимая потеря веса
- Возраст моложе 20 лет или старше 50 лет
- Недавняя травма
- Онкологический процесс в анамнезе
- Тазовые нарушения
- Прогрессирующий неврологический дефицит
- Нарушение походки
- Факторы риска спинальной инфекции
Анализ истории заболевания, общее обследование помогают исключить вторичный характер боли в спине. Некоторым пациентам необходимо провести дополнительные исследования (МРТ, КТ, ЭНМГ, лабораторные исследования). Следующий диагностический шаг направлен на выявление возможной компрессии нервных корешков грыжей диска или спинальном стенозе. Для этого важен неврологический анализ, выявляющий симптомы выпадения в соответствующих зонах, снижение рефлексов, особый характер боли, поведение больного. Дополнительно необходимо провести МРТ исследование. При отсутствии симптомов, указывающих на серьезную спинальную патологию или радикулопатию, высока вероятность, что боль имеет относительно доброкачественный характер (неспецифическая боль в спине). Из дополнительных методов исследования при болях в спине проводят рентгенографию, КТ и МРТ.
Некоторым пациентам необходимо провести дополнительные исследования (МРТ, КТ, ЭНМГ, лабораторные исследования). Следующий диагностический шаг направлен на выявление возможной компрессии нервных корешков грыжей диска или спинальном стенозе. Для этого важен неврологический анализ, выявляющий симптомы выпадения в соответствующих зонах, снижение рефлексов, особый характер боли, поведение больного. Дополнительно необходимо провести МРТ исследование. При отсутствии симптомов, указывающих на серьезную спинальную патологию или радикулопатию, высока вероятность, что боль имеет относительно доброкачественный характер (неспецифическая боль в спине). Из дополнительных методов исследования при болях в спине проводят рентгенографию, КТ и МРТ.
Лечение дорсопатий проводится с учетом формы заболевания и варианта его течения и включает медикаментозное, немедикаментозное (в том числе физиотерапевтическое, занятие ЛФК) и оперативное виды лечения.
Показания к хирургическому лечению при болях в спине
- Массивная грыжа с двусторонними парезами и тазовыми расстройствами (синдром конского хвоста)
- Острое развитие выраженного пареза l
- Сохранение выраженных симптомов выпадения в течение 2-4 недель несмотря на адекватное консервативное лечение
Очень интенсивная боль, которую не удается купировать или контролировать с помощью адекватных консервативных мероприятий (при доказанном поражении корешка)
Фармакотерапия боли в спине всегда является комбинированной. Разобраться в данной проблеме, найти причину боли и подобрать правильное лечение с учетом собранного анамнеза, осмотра, клинических данных и данных дополнительных методов обследования вам помогут специалисты нашего центра.
Разобраться в данной проблеме, найти причину боли и подобрать правильное лечение с учетом собранного анамнеза, осмотра, клинических данных и данных дополнительных методов обследования вам помогут специалисты нашего центра.
Спондилоартропатия: типы, симптомы и лечение
Спондилоартропатия (иногда называемая спондилоартритом) относится к группе воспалительных ревматических заболеваний, которая включает анкилозирующий спондилит и псориатический артрит. Преобладающим симптомом среди них является боль в суставах и воспаление, иногда поражающее позвоночник. В некоторых случаях эти заболевания могут стать системными, вызывая воспаления в глазах, желудочно-кишечном тракте и коже.
Спондилоартропатии связаны с несколькими генами; некоторые эксперты считают, что их развитие может спровоцировать сочетание генетических факторов и факторов окружающей среды.Взаимодействие с другими людьми
Verywell / Джессика Олах
Симптомы и факторы риска
Следующие шесть состояний классифицируются как спондилоартропатии. У каждого свой набор симптомов и факторов риска, хотя есть много общего.
У каждого свой набор симптомов и факторов риска, хотя есть много общего.
Анкилозирующий спондилит
Анкилозирующий спондилит — это тип артрита, который в первую очередь характеризуется хроническим воспалением суставов и связок позвоночника, вызывающим боль и скованность. В тяжелых случаях позвонки могут срастаться (состояние, называемое анкилозом), в результате чего позвоночник становится жестким и негибким.Следствием этого может быть неправильная осанка. Могут быть вовлечены и другие суставы, включая бедра, колени, лодыжки, шею или плечи. Заболевание также может иметь системные эффекты (поражающие различные органы тела), включая лихорадку, утомляемость и воспаление глаз или кишечника. Поражение сердца или легких редко, но возможно.
Анкилозирующий спондилит поражает мужчин в два-три раза чаще, чем женщин; начало обычно в подростковом возрасте или 20-летнем возрасте.
Ген, известный как ген HLA-B27, считается фактором риска.Определенные группы населения, в том числе индейские племена в Канаде и на западе США, а также аляскинские и сибирские юпики и скандинавские саамы, с большей вероятностью имеют этот ген. Члены семей людей с этим геном также подвержены более высокому риску, чем те, у кого он отсутствует.
Члены семей людей с этим геном также подвержены более высокому риску, чем те, у кого он отсутствует.
Псориатический артрит
Псориатический артрит — это тип артрита, связанный с псориазом (состояние кожи, характеризующееся красными, пятнистыми, приподнятыми или чешуйчатыми участками) и хроническими симптомами суставов.Симптомы псориаза и воспаления суставов часто развиваются отдельно. У большинства пациентов симптомы псориаза развиваются раньше, чем симптомы артрита.
Псориатический артрит обычно развивается в возрасте от 30 до 50 лет. Мужчины и женщины в равной степени подвержены этому заболеванию, известному как аутоиммунное заболевание. Наследственность также может сыграть роль.
Реактивный артрит
Реактивный артрит, ранее известный как синдром Рейтера, представляет собой форму артрита, которая может развиться через две-четыре недели после бактериальной инфекции.Он характеризуется припухлостью в одном или нескольких суставах. Хотя в большинстве случаев заболевание проходит самостоятельно, у некоторых пациентов наблюдается стойкое заболевание или симптомы, которые проходят и рецидивируют.
Бактерии, наиболее часто связанные с реактивным артритом:
- Chlamydia trachomatis: Передается половым путем. Инфекция может начаться во влагалище, мочевом пузыре или уретре.
- Salmonella, Shigella, Yersinia и Campylobacter: Эти бактерии обычно поражают желудочно-кишечный тракт.
Реактивный артрит может возникнуть у любого человека, если он подвергается воздействию этих организмов, и чаще всего встречается у мужчин в возрасте от 20 до 50 лет. Некоторые пациенты с реактивным артритом несут ген HLA-B27, который также связан с анкилозирующим спондилитом; люди с ослабленной иммунной системой из-за СПИДа и ВИЧ также подвержены риску этого состояния.
Антибиотики используются для борьбы с начальной инфекцией. В некоторых случаях симптомы артрита могут длиться до года, но обычно они легкие и не мешают повседневной жизни.У некоторых пациентов будет хронический тяжелый артрит, который трудно контролировать и который может вызвать повреждение суставов.
Энтеропатический артрит
Энтеропатический артрит — это хронический тип воспалительного артрита, связанный с воспалительными заболеваниями кишечника, язвенным колитом и болезнью Крона. Наиболее частыми симптомами являются воспаление периферических суставов и некоторый дискомфорт в животе. У некоторых пациентов может поражаться весь позвоночник.
Недифференцированная спондилоартропатия
Если у пациента есть признаки спондилита, но он не соответствует определенным критериям, необходимым для окончательного диагноза анкилозирующего спондилита или другой спондилоартропатии, может быть поставлен диагноз недифференцированной спондилоартропатии.В некоторых случаях недифференцированная спондилоартропатия может перерасти в один из наиболее легко идентифицируемых типов заболевания.
Ювенильные спондилоартропатии
Юношеские спондилоартропатии — это группа состояний, которые развиваются в возрасте до 16 лет, но могут сохраняться на протяжении всей взрослой жизни. К ним относятся недифференцированная спондилоартропатия, ювенильный анкилозирующий спондилит, псориатический артрит, реактивный артрит и спондилит воспалительных заболеваний кишечника.
К ним относятся недифференцированная спондилоартропатия, ювенильный анкилозирующий спондилит, псориатический артрит, реактивный артрит и спондилит воспалительных заболеваний кишечника.
Как правило, ювенильные спондилоартропатии поражают нижние конечности с болью и воспалением бедра, колен, поясницы, пяток и пальцев ног — обычно асимметричные — первыми симптомами.В зрелом возрасте более вероятно поражение позвоночника. Точно не известно, что является причиной развития этих состояний, но считается, что наследственность играет роль.
Диагностика
Если ваш врач подозревает, что у вас форма спондилоартрита, первое, что он сделает, — это проведет физический осмотр и спросит вас о вашей истории болезни.
Для постановки официального диагноза необходимо обследование, которое может включать:
- Рентген: Изменения в крестцово-подвздошных суставах — суставах, соединяющих крестец и верхнюю часть таза — часто являются ключевым признаком спондилоартрита.

- Магнитно-резонансная томография (МРТ): Если результаты рентгеновского исследования нечеткие, МРТ может показать признаки более точно.
- Анализы крови : Анализ крови может определить, есть ли у вас ген HLA-B27. (Однако наличие гена не обязательно означает, что у вас разовьется спондилоартрит.)
Лечение
Спондилоартропатии нельзя вылечить, но можно управлять симптомами. Ваш план лечения будет зависеть от того, какой тип спондилоартропатии вам поставлен, и от ваших конкретных симптомов.Возможные варианты:
- Нестероидные противовоспалительные препараты (НПВП): Различные НПВП эффективны для временного снятия боли и воспаления при спондилоартрите. К ним относятся безрецептурные препараты, такие как Адвил (ибупрофен) и Алив (напроксен). Также доступны более сильнодействующие НПВП, отпускаемые по рецепту.
- Инъекции кортикостероидов: Когда опухоль суставов не является широко распространенной, инъекции кортикостероидных препаратов непосредственно в сустав или мембрану, окружающую пораженную область, могут обеспечить быстрое облегчение.

- Модифицирующие болезнь противоревматические препараты (DMARD): Если НПВП и кортикостероиды не эффективны, ваш врач может назначить модифицирующие болезнь противоревматические препараты для облегчения симптомов и предотвращения повреждения суставов. БПВП наиболее эффективны при артрите, поражающем суставы рук и ног. Метотрексат — один из наиболее часто используемых препаратов этой категории.
- Альфа-блокаторы некроза опухоли (блокаторы TNF): Эти лекарства нацелены на определенный белок, вызывающий воспаление.Они часто эффективны при артрите суставов ног и позвоночника. Одним из примеров блокатора TNF является Хумира (адалимубаб). Эти препараты могут вызывать серьезные побочные эффекты, в том числе повышать риск серьезных инфекций.
В некоторых случаях может потребоваться операция на позвоночнике, чтобы уменьшить давление на позвонки; это наиболее часто встречается при анкилозирующем спондилите. Когда воспаление разрушает хрящ в бедре, операция по замене бедра протезом, называемая полной заменой бедра, может облегчить боль и восстановить функцию сустава.
Осложнения
Жизнь с формой спондилоартрита подвергает вас риску определенных системных осложнений. К ним относятся:
- Увеит, воспаление глаза, вызывающее покраснение и боль. Это поражает примерно 40% людей со спондилоартритом.
- Воспаление аортального клапана в сердце
- Псориаз, кожное заболевание, часто связанное с псориатическим артритом.
- Воспаление кишечника.
- Остеопороз, который встречается почти у половины пациентов с анкилозирующим спондилитом, особенно у тех, у кого позвоночник сросся.Остеопороз может повысить риск перелома позвоночника.
Слово от Verywell
Несмотря на влияние, которое спондилоартрит может оказать на вашу повседневную жизнь, большинство людей могут жить полноценной жизнью с этим заболеванием. Регулярные упражнения помогут сохранить здоровье суставов. Спросите своего врача, какие упражнения подходят вам, или обратитесь за советом к физиотерапевту. А если вы курите, постарайтесь бросить курить, так как эта привычка может ухудшить ваше положение.
Типы, симптомы, причины, лечение спондилоартропатии
Спондилоартропатии — это формы артрита, которые обычно поражают кости позвоночника и близлежащие суставы.Они могут вызывать боль, а иногда и повреждать суставы, такие как позвоночник, плечи и бедра.
Артрит вызывает воспаление (отек, покраснение и боль) в суставах вашего тела. Это обычное явление у людей с возрастом. Спондилоартропатии вызывают артрит в тех точках, где кости соединяются с мягкими тканями, например, связки и сухожилия соединяются с костями и мышцами.
Какие бывают типы?
Самая распространенная форма называется «анкилозирующий спондилит». Он атакует суставы между костями, составляющими позвоночник (позвонки).Но есть и другие формы:
- Недифференцированная спондилоартропатия вызывает симптомы, которые не столь специфичны, как другие болезни этого семейства. Иногда это перерастает в более идентифицируемую форму болезни.
- Реактивный артрит часто развивается после инфекции мочевыводящих путей или пищеварительной системы.
 Он имеет тенденцию поражать суставы нижних конечностей.
Он имеет тенденцию поражать суставы нижних конечностей. - Синдром Рейтера — это тип реактивного артрита, который возникает как реакция на инфекцию в другой части тела.Он может включать покраснение, отек суставов и боль, часто в коленях, лодыжках и ступнях.
- Псориатический артрит поражает основные суставы тела, а также пальцы рук и ног, а также спину и таз. Обычно это случается с людьми, у которых есть кожное заболевание, называемое псориазом, или члены семьи, болеющие псориазом.
- Энтеропатическая спондилоартропатия. Люди, страдающие заболеваниями пищеварительного тракта, такими как болезнь Крона, иногда страдают этим заболеванием. Приблизительно каждый пятый человек, страдающий болезнью Крона или язвенным колитом, заболевает этой формой спондилоартопатии.
Кто их получает?
Чуть менее 1% взрослых американцев страдают каким-либо спондилоартритом. Это около 1,7 миллиона человек.
У некоторых людей это может быть генетическое.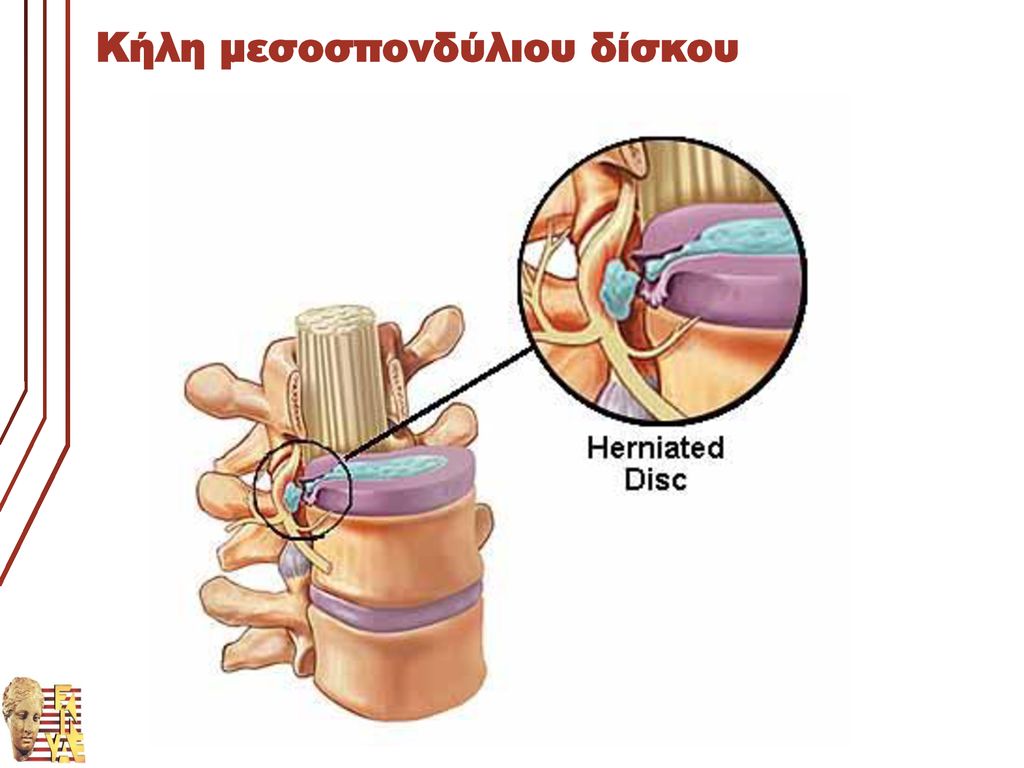 Это означает, что у вас больше шансов получить это, если у ваших родителей или кого-то из членов вашей семьи это было.
Это означает, что у вас больше шансов получить это, если у ваших родителей или кого-то из членов вашей семьи это было.
Мужчины в три раза чаще болеют этим заболеванием, чем женщины. Симптомы могут проявляться уже в подростковом возрасте.
Симптомы
Боль в спине — наиболее частый симптом спондилоартропатии.Но есть множество других симптомов, которые могут указывать на болезнь этого типа:
- Суставы, такие как бедра, плечи, колени или локти, болезненны и опухают.
- В местах соединения сухожилий и связок с костью воспаляются. Это называется энтезит . Первым признаком обычно является боль в спине или пятках.
- Дактилит — это воспаление сухожилий пальцев рук и ног. Это придает им опухший вид, похожий на сосиску.
- Увеит вызывает боль или покраснение в одном глазу.
Продолжение
Другие возможные признаки — кожная сыпь, связанная с псориазом, или воспалительное заболевание кишечника.
У людей с анкилозирующим спондилитом иногда на ранней стадии развивается артрит бедер и плеч. Это также может вызвать у вас усталость или потерю аппетита. У вас может подняться небольшая температура.
В тяжелых случаях это может сделать ваш позвоночник жестким. Это также может повредить позвонки или вызвать срастание двух или более костей.Это может затруднить движение грудной клетки. Сделать глубокий вдох может быть сложно.
Как они диагностируются?
Если ваш врач подозревает у вас спондилоартропное заболевание, он осмотрит ваше тело и суставы и изучит вашу медицинскую карту.
Вас могут попросить пройти рентгеновский снимок или другой вид визуализации, чтобы посмотреть на суставы в тазу (нижняя часть живота), которые могут показать ранние признаки спондилоартрита.
И анализ крови может показать вашему врачу, несете ли вы ген, повышающий риск спондилоартропатий.Он называется HLA-B27.
Что такое лечение?
Известных лекарств нет, но ваш врач может помочь вам справиться с вашим заболеванием.
Ваше лечение, скорее всего, будет проходить у ревматолога. Это врач, специализирующийся на лечении таких заболеваний, как артрит.
В зависимости от того, какой у вас тип спондилоартропатии, вы также можете обратиться к этим специалистам:
- Физиотерапевт. Упражнения и физиотерапия помогут сохранить гибкость суставов.
- Гастроэнтеролог. Этот специалист занимается заболеваниями органов пищеварения.
- Офтальмолог. Если у вас есть заболевание, которое влияет на ваше зрение, вам необходимо обратиться к окулисту.
Продолжение
Обычно первым шагом является прием нестероидных противовоспалительных препаратов (НПВП). Наиболее распространены аспирин, ибупрофен или напроксен. Они снимают боль и уменьшают отечность пораженных суставов.
Если ваши симптомы не улучшаются после приема НПВП, вам могут быть прописаны препараты более сильного класса.
- Для быстрого, но временного облегчения боли вы можете получить укол кортикостероидов в особенно больной сустав.

- Если у вас реактивный артрит, вам могут прописать антибиотиков .
- Другой класс лекарств, известных как модифицирующие течение заболевания противоревматические препараты ( DMARD, ), может быть назначен для лечения артрита рук и ног.
- Ингибиторы TNF блокируют химическое вещество в крови, вызывающее воспаление.
Продолжение
Если ваша болезнь сильно повлияла на ваши суставы, ваши врачи могут рассмотреть возможность операции по замене их на искусственный сустав. Замена коленного и тазобедренного суставов — наиболее распространенный вид хирургии.
В некоторых случаях врачи могут провести операцию по выпрямлению позвоночника, когда позвонки срослись вместе в изогнутом вперед положении. Это считается операцией с высоким риском.
Спондилоартрит
Все пациенты должны проходить физиотерапию и выполнять упражнения на суставы.Наиболее рекомендуются упражнения, способствующие разгибанию и подвижности позвоночника.
Есть много вариантов лечения от наркозависимости. Первые линии лечения — это НПВП, такие как напроксен, ибупрофен, мелоксикам или индометацин. Ни один НПВП не превосходит другой. При правильной дозировке и продолжительности действия эти препараты приносят большую пользу большинству пациентов.
При локализованном (не распространенном) отеке сустава инъекции или уколы кортикостероидных препаратов в суставы или оболочки сухожилий (мембраны вокруг сухожилия) могут быть эффективными быстро.
Для пациентов, которые не реагируют на вышеуказанные методы лечения, могут быть эффективны модифицирующие течение заболевания противоревматические препараты (обычно называемые DMARD), такие как сульфасалазин (азульфидин). Эти препараты облегчают симптомы и могут предотвратить повреждение суставов. Этот класс лекарств полезен, главным образом, при артрите, поражающем также суставы рук и ног.
Хотя они могут быть эффективными, прием внутрь кортикостероидов не рекомендуется. Это связано с тем, что необходимая высокая доза приведет к множеству побочных эффектов.
Это связано с тем, что необходимая высокая доза приведет к множеству побочных эффектов.
Антибиотики подходят только для пациентов с реактивным артритом.
Некоторые представители нового класса лекарств, известных как биопрепараты, очень эффективны при лечении симптомов спондилоартрита и позвоночника, и периферических суставов. Биопрепараты, одобренные FDA для использования у пациентов с анкилозирующим спондилитом:
Альфа-блокаторы ФНО
- инфликсимаб (Ремикейд), который вводится внутривенно (в / в инфузии) каждые 6-8 недель в дозе 5 мг / кг;
- этанерцепт (Энбрел), вводимый путем инъекции 50 мг под кожу один раз в неделю;
- адалимумаб (Хумира), вводимый в дозе 40 мг через неделю под кожу;
- цертолизумаб (Cimzia), вводимый в дозе 200 мг через неделю или 400 мг каждые 4 недели под кожу;
- голимумаб (Симпони) вводят под кожу в дозе 50 мг 1 раз в месяц.
Блокатор Ил-17
Секукинумаб (Козентикс) вводят в дозе 150 мг каждые 4 недели под кожу после еженедельной ударной дозы в течение 5 недель.
Однако биологическое лечение дорогое и не лишено побочных эффектов, включая повышенный риск серьезных инфекций. Биопрепараты могут вызвать у пациентов с латентным туберкулезом (без симптомов) развитие активной инфекции. Таким образом, вы и ваш врач должны взвесить преимущества и риски, рассматривая возможность лечения биопрепаратами.Те, у кого артрит коленей, лодыжек, локтей, запястий, кистей и стоп, должны попробовать терапию DMARD перед биологическим лечением.
Некоторым пациентам очень помогает хирургическое лечение. Полная замена бедра очень полезна для людей с болью в бедре и инвалидностью из-за разрушения сустава в результате потери хряща. Операция на позвоночнике требуется редко, за исключением случаев травматических переломов (перелом костей в результате травмы) или для исправления чрезмерных деформаций сгибания шеи, когда пациент не может выпрямить шею.
Спондилоартрит: симптомы, лечение и многое другое
Что такое спондилоартрит?
Спондилоартрит — это группа воспалительных заболеваний, которые вызывают воспаление суставов или артрит. Считается, что большинство воспалительных заболеваний являются наследственными. Пока нет никаких научных доказательств того, что болезнь можно предотвратить.
Считается, что большинство воспалительных заболеваний являются наследственными. Пока нет никаких научных доказательств того, что болезнь можно предотвратить.
Спондилоартрит можно разделить на аксиальный и периферический. Осевая форма поражает в основном тазовые суставы и позвоночник.Периферическая форма поражает конечности. Состояние также может вызывать воспаление в глазах, желудочно-кишечном тракте и в местах прикрепления связок и сухожилий к костям.
Наиболее распространенным типом спондилоартрита является анкилозирующий спондилит (АС). Этот тип в основном влияет на суставы позвоночника. Это также может повлиять на другие крупные суставы тела.
Другие типы спондилоартрита:
Основными симптомами спондилоартрита являются боль, скованность и припухлость.Также может произойти повреждение костей. То, где вы чувствуете симптомы в организме, зависит от типа вашего спондилоартрита.
AS Боль часто начинается в ягодицах и пояснице. Он может распространиться на грудь и шею. Также могут быть поражены сухожилия и связки. В редких случаях АС поражает сердце и легкие.
Также могут быть поражены сухожилия и связки. В редких случаях АС поражает сердце и легкие.
Энтеропатический артрит может вызывать боли в суставах позвоночника, рук и ног. Это также может вызвать кровавую диарею и боль в животе из-за воспалительного заболевания кишечника.
Ювенильный артрит часто вызывает боли в тазу, бедрах, лодыжках и коленях. Состояние также может вызвать усталость.
Псориатический артрит может поражать позвоночник. Когда это происходит, это называется псориатическим спондилоартритом. Это также может вызвать боль в шее.
Реактивный артрит может вызывать воспаление мочевыводящих путей, суставов и глаз. Это может привести к воспалению суставов позвоночника.
Недифференцированный артрит часто вызывает симптомы, похожие на АС.Сюда входят боли в пояснице, ягодицах и пятках.
Точная причина спондилоартрита не ясна, хотя генетика играет роль. Главный ген, участвующий во всех типах спондилоартрита, — это HLA-B27.
Главный ген, участвующий во всех типах спондилоартрита, — это HLA-B27.
Хотя ген HLA-B27 не вызывает это заболевание, он может увеличить риск его развития. Продолжаются исследования, чтобы определить, как другие гены могут вызывать спондилоартрит.
Некоторые исследования предполагают связь между дисбалансом микробиома и развитием спондилоартрита или других воспалительных заболеваний.Необходимы дополнительные исследования, чтобы понять взаимосвязь между кишечными бактериями и системным воспалением.
Реактивный артрит — единственный известный тип спондилоартрита, который может быть вызван бактериальной инфекцией. Чаще всего возникает после хламидиоза или пищевой инфекции.
Не всегда понятно, почему человек заболевает спондилоартритом. Ваш риск заболевания может быть выше, если у вас:
- есть член семьи со спондилоартритом
- из Аляски, сибирских эскимосов или скандинавских саамов происхождения
- положительный результат теста на ген HLA-B27
- часто имеют бактериальные инфекции в ваш кишечник
- есть другое воспалительное состояние, такое как псориаз или воспалительное заболевание кишечника
Ранняя диагностика важна для облегчения симптомов и снижения риска осложнений или инвалидности. Ваш врач может заподозрить у вас спондилоартрит на основании ваших симптомов, истории болезни и медицинского осмотра.
Ваш врач может заподозрить у вас спондилоартрит на основании ваших симптомов, истории болезни и медицинского осмотра.
Состояние может быть подтверждено с помощью:
- Рентгенограммы крестцово-подвздошных суставов таза
- Магнитно-резонансная томография
- Анализ крови для проверки гена HLA-B27
Спондилоартрит неизлечим. Лечение направлено на уменьшение боли, улучшение или сохранение подвижности, а также на снижение риска осложнений.
Хотя это может показаться нелогичным, регулярные движения имеют решающее значение для устранения дискомфорта, связанного с этим заболеванием.
Планы лечения индивидуализированы, но большинство из них включают:
- физиотерапию
- упражнения с малой нагрузкой
- нестероидные противовоспалительные препараты
- инъекции кортикостероидов
- противоревматические препараты
- препараты альфа-блокаторов ФНО
Антибиотики используются для лечения активной бактериальной инфекции, сопровождающейся реактивным артритом. В тяжелых случаях спондилоартрита может потребоваться хирургическое вмешательство для лечения разрушения костей или повреждения хряща.
В тяжелых случаях спондилоартрита может потребоваться хирургическое вмешательство для лечения разрушения костей или повреждения хряща.
Курение — известная причина воспалительных процессов в организме. Если вы курите, важно бросить. Ваш врач может помочь вам найти программу отказа от курения, которая подходит именно вам.
Подробнее: Противовоспалительные препараты от артрита »
Специальной диеты при спондилоартрите не существует. Тем не менее, здоровое питание жизненно важно для вашего общего здоровья и помогает предотвратить увеличение веса. Избыточный вес оказывает дополнительное давление на суставы.
Некоторые продукты и ингредиенты могут вызывать воспаление, поэтому их следует ограничивать.К ним относятся:
- сахара
- жареные продукты
- насыщенные жиры и трансжиры
- рафинированные углеводы
- глутамат натрия
- аспартам
- алкоголь
Чтобы помочь бороться с воспалением в вашем теле, старайтесь придерживаться диеты, богатой:
- красочное разнообразие фруктов и овощей
- цельнозерновые
- волокна
- нежирный белок
- жирная рыба
Спондилоартрит может вызвать истончение костей и остеопороз, поэтому важно также получать достаточное количество кальция в вашем рационе.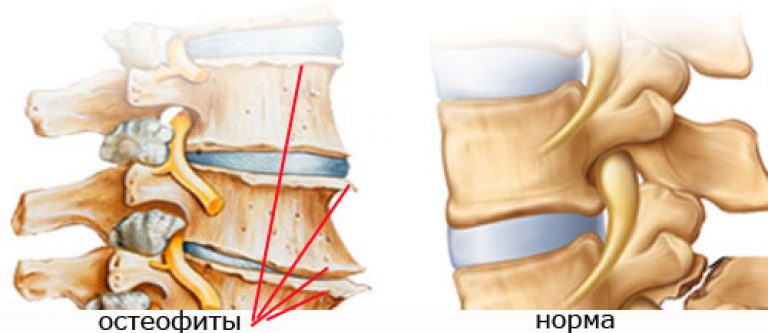 Национальное общество анкилозирующего спондилита рекомендует ежедневно получать 700 миллиграммов кальция.
Национальное общество анкилозирующего спондилита рекомендует ежедневно получать 700 миллиграммов кальция.
Молочные продукты — хороший источник кальция. Исследования показывают, что молочные продукты могут вызывать воспаление у людей с аллергией на лактозу. Если вы чувствительны к лактозе, выберите вместо этого растительные источники кальция, например:
- зеленые листовые овощи
- бобовые
- сушеный инжир
Вы также можете получить кальций из обогащенного апельсинового сока. Шпинат богат кальцием, но также и оксалатами.Оксалаты связываются с кальцием и препятствуют его усвоению.
Подробнее: Продукты, уменьшающие воспаление »
Некоторые люди утверждают, что отказ от глютена снижает их симптомы спондилоартрита. Хотя неопровержимо, что следует избегать глютена при глютеновой болезни, чувствительность к глютену у людей без глютена вызывает споры.
В некоторых случаях люди могут подумать, что глютен заставляет их чувствовать себя плохо после еды, хотя на самом деле виновником является пшеница или другой аллерген. Если вы чувствуете, что глютен ухудшает ваши симптомы, поговорите со своим врачом о том, чтобы пройти тест на целиакию и попробовать безглютеновую диету.
Если вы чувствуете, что глютен ухудшает ваши симптомы, поговорите со своим врачом о том, чтобы пройти тест на целиакию и попробовать безглютеновую диету.
Отъезд: Куркума и другие противовоспалительные специи »
Спондилоартрит — прогрессирующее заболевание. Его ход предсказать сложно. Даже в этом случае перспективы для большинства людей будут хорошими, если они предпримут шаги, чтобы управлять своими симптомами и оставаться как можно более здоровыми.
Регулярные упражнения и физиотерапия имеют большое значение для поддержки подвижности и уменьшения скованности и боли.Также часто полезны безрецептурные и рецептурные лекарства для уменьшения воспаления.
Как и многие другие хронические заболевания, симптомы спондилоартрита могут появляться и исчезать. Симптомы также могут меняться день ото дня. Осложнения, такие как проблемы с сердцем и рубцы легких из-за длительного воспаления, возникают редко.
Спондилоартрит — серьезное заболевание. Но при правильных стратегиях выживания и последовательном плане лечения большинство людей с этим заболеванием живут полноценной жизнью.
Но при правильных стратегиях выживания и последовательном плане лечения большинство людей с этим заболеванием живут полноценной жизнью.
Спондилоартрит: симптомы, лечение и многое другое
Что такое спондилоартрит?
Спондилоартрит — это группа воспалительных заболеваний, которые вызывают воспаление суставов или артрит.Считается, что большинство воспалительных заболеваний являются наследственными. Пока нет никаких научных доказательств того, что болезнь можно предотвратить.
Спондилоартрит можно разделить на аксиальный и периферический. Осевая форма поражает в основном тазовые суставы и позвоночник. Периферическая форма поражает конечности. Состояние также может вызывать воспаление в глазах, желудочно-кишечном тракте и в местах прикрепления связок и сухожилий к костям.
Наиболее распространенным типом спондилоартрита является анкилозирующий спондилит (АС).Этот тип в основном влияет на суставы позвоночника. Это также может повлиять на другие крупные суставы тела.
Другие типы спондилоартрита:
Основными симптомами спондилоартрита являются боль, скованность и припухлость. Также может произойти повреждение костей. То, где вы чувствуете симптомы в организме, зависит от типа вашего спондилоартрита.
AS Боль часто начинается в ягодицах и пояснице. Он может распространиться на грудь и шею. Также могут быть поражены сухожилия и связки.В редких случаях АС поражает сердце и легкие.
Энтеропатический артрит может вызывать боли в суставах позвоночника, рук и ног. Это также может вызвать кровавую диарею и боль в животе из-за воспалительного заболевания кишечника.
Ювенильный артрит часто вызывает боли в тазу, бедрах, лодыжках и коленях. Состояние также может вызвать усталость.
Псориатический артрит может поражать позвоночник. Когда это происходит, это называется псориатическим спондилоартритом.Это также может вызвать боль в шее.
Реактивный артрит может вызывать воспаление мочевыводящих путей, суставов и глаз. Это может привести к воспалению суставов позвоночника.
Это может привести к воспалению суставов позвоночника.
Недифференцированный артрит часто вызывает симптомы, похожие на АС. Сюда входят боли в пояснице, ягодицах и пятках.
Точная причина спондилоартрита не ясна, хотя генетика играет роль. Главный ген, участвующий во всех типах спондилоартрита, — это HLA-B27.
Хотя ген HLA-B27 не вызывает это заболевание, он может увеличить риск его развития. Продолжаются исследования, чтобы определить, как другие гены могут вызывать спондилоартрит.
Некоторые исследования предполагают связь между дисбалансом микробиома и развитием спондилоартрита или других воспалительных заболеваний. Необходимы дополнительные исследования, чтобы понять взаимосвязь между кишечными бактериями и системным воспалением.
Реактивный артрит — единственный известный тип спондилоартрита, который может быть вызван бактериальной инфекцией.Чаще всего возникает после хламидиоза или пищевой инфекции.
Не всегда понятно, почему человек заболевает спондилоартритом. Ваш риск заболевания может быть выше, если у вас:
Ваш риск заболевания может быть выше, если у вас:
- есть член семьи со спондилоартритом
- из Аляски, сибирских эскимосов или скандинавских саамов происхождения
- положительный результат теста на ген HLA-B27
- часто имеют бактериальные инфекции в ваш кишечник
- есть другое воспалительное состояние, такое как псориаз или воспалительное заболевание кишечника
Ранняя диагностика важна для облегчения симптомов и снижения риска осложнений или инвалидности.Ваш врач может заподозрить у вас спондилоартрит на основании ваших симптомов, истории болезни и медицинского осмотра.
Состояние может быть подтверждено с помощью:
- Рентгенограммы крестцово-подвздошных суставов таза
- Магнитно-резонансная томография
- Анализ крови для проверки гена HLA-B27
Спондилоартрит неизлечим. Лечение направлено на уменьшение боли, улучшение или сохранение подвижности, а также на снижение риска осложнений.
Хотя это может показаться нелогичным, регулярные движения имеют решающее значение для устранения дискомфорта, связанного с этим заболеванием.
Планы лечения индивидуализированы, но большинство из них включают:
- физиотерапию
- упражнения с малой нагрузкой
- нестероидные противовоспалительные препараты
- инъекции кортикостероидов
- противоревматические препараты
- препараты альфа-блокаторов ФНО
Антибиотики используются для лечения активной бактериальной инфекции, сопровождающейся реактивным артритом. В тяжелых случаях спондилоартрита может потребоваться хирургическое вмешательство для лечения разрушения костей или повреждения хряща.
Курение — известная причина воспалительных процессов в организме. Если вы курите, важно бросить. Ваш врач может помочь вам найти программу отказа от курения, которая подходит именно вам.
Подробнее: Противовоспалительные препараты от артрита »
Специальной диеты при спондилоартрите не существует. Тем не менее, здоровое питание жизненно важно для вашего общего здоровья и помогает предотвратить увеличение веса. Избыточный вес оказывает дополнительное давление на суставы.
Тем не менее, здоровое питание жизненно важно для вашего общего здоровья и помогает предотвратить увеличение веса. Избыточный вес оказывает дополнительное давление на суставы.
Некоторые продукты и ингредиенты могут вызывать воспаление, поэтому их следует ограничивать.К ним относятся:
- сахара
- жареные продукты
- насыщенные жиры и трансжиры
- рафинированные углеводы
- глутамат натрия
- аспартам
- алкоголь
Чтобы помочь бороться с воспалением в вашем теле, старайтесь придерживаться диеты, богатой:
- красочное разнообразие фруктов и овощей
- цельнозерновые
- волокна
- нежирный белок
- жирная рыба
Спондилоартрит может вызвать истончение костей и остеопороз, поэтому важно также получать достаточное количество кальция в вашем рационе.Национальное общество анкилозирующего спондилита рекомендует ежедневно получать 700 миллиграммов кальция.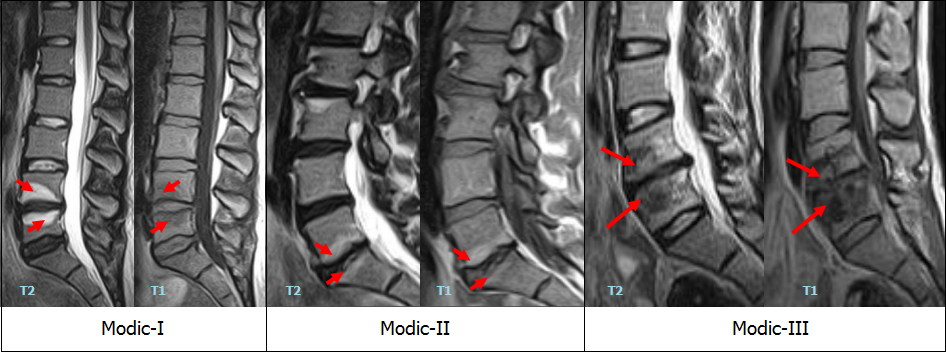
Молочные продукты — хороший источник кальция. Исследования показывают, что молочные продукты могут вызывать воспаление у людей с аллергией на лактозу. Если вы чувствительны к лактозе, выберите вместо этого растительные источники кальция, например:
- зеленые листовые овощи
- бобовые
- сушеный инжир
Вы также можете получить кальций из обогащенного апельсинового сока. Шпинат богат кальцием, но также и оксалатами.Оксалаты связываются с кальцием и препятствуют его усвоению.
Подробнее: Продукты, уменьшающие воспаление »
Некоторые люди утверждают, что отказ от глютена снижает их симптомы спондилоартрита. Хотя неопровержимо, что следует избегать глютена при глютеновой болезни, чувствительность к глютену у людей без глютена вызывает споры.
В некоторых случаях люди могут подумать, что глютен заставляет их чувствовать себя плохо после еды, хотя на самом деле виновником является пшеница или другой аллерген. Если вы чувствуете, что глютен ухудшает ваши симптомы, поговорите со своим врачом о том, чтобы пройти тест на целиакию и попробовать безглютеновую диету.
Если вы чувствуете, что глютен ухудшает ваши симптомы, поговорите со своим врачом о том, чтобы пройти тест на целиакию и попробовать безглютеновую диету.
Отъезд: Куркума и другие противовоспалительные специи »
Спондилоартрит — прогрессирующее заболевание. Его ход предсказать сложно. Даже в этом случае перспективы для большинства людей будут хорошими, если они предпримут шаги, чтобы управлять своими симптомами и оставаться как можно более здоровыми.
Регулярные упражнения и физиотерапия имеют большое значение для поддержки подвижности и уменьшения скованности и боли.Также часто полезны безрецептурные и рецептурные лекарства для уменьшения воспаления.
Как и многие другие хронические заболевания, симптомы спондилоартрита могут появляться и исчезать. Симптомы также могут меняться день ото дня. Осложнения, такие как проблемы с сердцем и рубцы легких из-за длительного воспаления, возникают редко.
Спондилоартрит — серьезное заболевание. Но при правильных стратегиях выживания и последовательном плане лечения большинство людей с этим заболеванием живут полноценной жизнью.
Но при правильных стратегиях выживания и последовательном плане лечения большинство людей с этим заболеванием живут полноценной жизнью.
Спондилоартрит: симптомы, лечение и многое другое
Что такое спондилоартрит?
Спондилоартрит — это группа воспалительных заболеваний, которые вызывают воспаление суставов или артрит.Считается, что большинство воспалительных заболеваний являются наследственными. Пока нет никаких научных доказательств того, что болезнь можно предотвратить.
Спондилоартрит можно разделить на аксиальный и периферический. Осевая форма поражает в основном тазовые суставы и позвоночник. Периферическая форма поражает конечности. Состояние также может вызывать воспаление в глазах, желудочно-кишечном тракте и в местах прикрепления связок и сухожилий к костям.
Наиболее распространенным типом спондилоартрита является анкилозирующий спондилит (АС).Этот тип в основном влияет на суставы позвоночника. Это также может повлиять на другие крупные суставы тела.
Другие типы спондилоартрита:
Основными симптомами спондилоартрита являются боль, скованность и припухлость. Также может произойти повреждение костей. То, где вы чувствуете симптомы в организме, зависит от типа вашего спондилоартрита.
AS Боль часто начинается в ягодицах и пояснице. Он может распространиться на грудь и шею. Также могут быть поражены сухожилия и связки.В редких случаях АС поражает сердце и легкие.
Энтеропатический артрит может вызывать боли в суставах позвоночника, рук и ног. Это также может вызвать кровавую диарею и боль в животе из-за воспалительного заболевания кишечника.
Ювенильный артрит часто вызывает боли в тазу, бедрах, лодыжках и коленях. Состояние также может вызвать усталость.
Псориатический артрит может поражать позвоночник. Когда это происходит, это называется псориатическим спондилоартритом.Это также может вызвать боль в шее.
Реактивный артрит может вызывать воспаление мочевыводящих путей, суставов и глаз. Это может привести к воспалению суставов позвоночника.
Это может привести к воспалению суставов позвоночника.
Недифференцированный артрит часто вызывает симптомы, похожие на АС. Сюда входят боли в пояснице, ягодицах и пятках.
Точная причина спондилоартрита не ясна, хотя генетика играет роль. Главный ген, участвующий во всех типах спондилоартрита, — это HLA-B27.
Хотя ген HLA-B27 не вызывает это заболевание, он может увеличить риск его развития. Продолжаются исследования, чтобы определить, как другие гены могут вызывать спондилоартрит.
Некоторые исследования предполагают связь между дисбалансом микробиома и развитием спондилоартрита или других воспалительных заболеваний. Необходимы дополнительные исследования, чтобы понять взаимосвязь между кишечными бактериями и системным воспалением.
Реактивный артрит — единственный известный тип спондилоартрита, который может быть вызван бактериальной инфекцией.Чаще всего возникает после хламидиоза или пищевой инфекции.
Не всегда понятно, почему человек заболевает спондилоартритом. Ваш риск заболевания может быть выше, если у вас:
- есть член семьи со спондилоартритом
- из Аляски, сибирских эскимосов или скандинавских саамов происхождения
- положительный результат теста на ген HLA-B27
- часто имеют бактериальные инфекции в ваш кишечник
- есть другое воспалительное состояние, такое как псориаз или воспалительное заболевание кишечника
Ранняя диагностика важна для облегчения симптомов и снижения риска осложнений или инвалидности.Ваш врач может заподозрить у вас спондилоартрит на основании ваших симптомов, истории болезни и медицинского осмотра.
Состояние может быть подтверждено с помощью:
- Рентгенограммы крестцово-подвздошных суставов таза
- Магнитно-резонансная томография
- Анализ крови для проверки гена HLA-B27
Спондилоартрит неизлечим. Лечение направлено на уменьшение боли, улучшение или сохранение подвижности, а также на снижение риска осложнений.
Хотя это может показаться нелогичным, регулярные движения имеют решающее значение для устранения дискомфорта, связанного с этим заболеванием.
Планы лечения индивидуализированы, но большинство из них включают:
- физиотерапию
- упражнения с малой нагрузкой
- нестероидные противовоспалительные препараты
- инъекции кортикостероидов
- противоревматические препараты
- препараты альфа-блокаторов ФНО
Антибиотики используются для лечения активной бактериальной инфекции, сопровождающейся реактивным артритом. В тяжелых случаях спондилоартрита может потребоваться хирургическое вмешательство для лечения разрушения костей или повреждения хряща.
Курение — известная причина воспалительных процессов в организме. Если вы курите, важно бросить. Ваш врач может помочь вам найти программу отказа от курения, которая подходит именно вам.
Подробнее: Противовоспалительные препараты от артрита »
Специальной диеты при спондилоартрите не существует. Тем не менее, здоровое питание жизненно важно для вашего общего здоровья и помогает предотвратить увеличение веса. Избыточный вес оказывает дополнительное давление на суставы.
Некоторые продукты и ингредиенты могут вызывать воспаление, поэтому их следует ограничивать.К ним относятся:
- сахара
- жареные продукты
- насыщенные жиры и трансжиры
- рафинированные углеводы
- глутамат натрия
- аспартам
- алкоголь
Чтобы помочь бороться с воспалением в вашем теле, старайтесь придерживаться диеты, богатой:
- красочное разнообразие фруктов и овощей
- цельнозерновые
- волокна
- нежирный белок
- жирная рыба
Спондилоартрит может вызвать истончение костей и остеопороз, поэтому важно также получать достаточное количество кальция в вашем рационе.Национальное общество анкилозирующего спондилита рекомендует ежедневно получать 700 миллиграммов кальция.
Молочные продукты — хороший источник кальция. Исследования показывают, что молочные продукты могут вызывать воспаление у людей с аллергией на лактозу. Если вы чувствительны к лактозе, выберите вместо этого растительные источники кальция, например:
- зеленые листовые овощи
- бобовые
- сушеный инжир
Вы также можете получить кальций из обогащенного апельсинового сока. Шпинат богат кальцием, но также и оксалатами.Оксалаты связываются с кальцием и препятствуют его усвоению.
Подробнее: Продукты, уменьшающие воспаление »
Некоторые люди утверждают, что отказ от глютена снижает их симптомы спондилоартрита. Хотя неопровержимо, что следует избегать глютена при глютеновой болезни, чувствительность к глютену у людей без глютена вызывает споры.
В некоторых случаях люди могут подумать, что глютен заставляет их чувствовать себя плохо после еды, хотя на самом деле виновником является пшеница или другой аллерген.Если вы чувствуете, что глютен ухудшает ваши симптомы, поговорите со своим врачом о том, чтобы пройти тест на целиакию и попробовать безглютеновую диету.
Отъезд: Куркума и другие противовоспалительные специи »
Спондилоартрит — прогрессирующее заболевание. Его ход предсказать сложно. Даже в этом случае перспективы для большинства людей будут хорошими, если они предпримут шаги, чтобы управлять своими симптомами и оставаться как можно более здоровыми.
Регулярные упражнения и физиотерапия имеют большое значение для поддержки подвижности и уменьшения скованности и боли.Также часто полезны безрецептурные и рецептурные лекарства для уменьшения воспаления.
Как и многие другие хронические заболевания, симптомы спондилоартрита могут появляться и исчезать. Симптомы также могут меняться день ото дня. Осложнения, такие как проблемы с сердцем и рубцы легких из-за длительного воспаления, возникают редко.
Спондилоартрит — серьезное заболевание. Но при правильных стратегиях выживания и последовательном плане лечения большинство людей с этим заболеванием живут полноценной жизнью.
Спондилоартрит: симптомы, лечение и многое другое
Что такое спондилоартрит?
Спондилоартрит — это группа воспалительных заболеваний, которые вызывают воспаление суставов или артрит.Считается, что большинство воспалительных заболеваний являются наследственными. Пока нет никаких научных доказательств того, что болезнь можно предотвратить.
Спондилоартрит можно разделить на аксиальный и периферический. Осевая форма поражает в основном тазовые суставы и позвоночник. Периферическая форма поражает конечности. Состояние также может вызывать воспаление в глазах, желудочно-кишечном тракте и в местах прикрепления связок и сухожилий к костям.
Наиболее распространенным типом спондилоартрита является анкилозирующий спондилит (АС).Этот тип в основном влияет на суставы позвоночника. Это также может повлиять на другие крупные суставы тела.
Другие типы спондилоартрита:
Основными симптомами спондилоартрита являются боль, скованность и припухлость. Также может произойти повреждение костей. То, где вы чувствуете симптомы в организме, зависит от типа вашего спондилоартрита.
AS Боль часто начинается в ягодицах и пояснице. Он может распространиться на грудь и шею. Также могут быть поражены сухожилия и связки.В редких случаях АС поражает сердце и легкие.
Энтеропатический артрит может вызывать боли в суставах позвоночника, рук и ног. Это также может вызвать кровавую диарею и боль в животе из-за воспалительного заболевания кишечника.
Ювенильный артрит часто вызывает боли в тазу, бедрах, лодыжках и коленях. Состояние также может вызвать усталость.
Псориатический артрит может поражать позвоночник. Когда это происходит, это называется псориатическим спондилоартритом.Это также может вызвать боль в шее.
Реактивный артрит может вызывать воспаление мочевыводящих путей, суставов и глаз. Это может привести к воспалению суставов позвоночника.
Недифференцированный артрит часто вызывает симптомы, похожие на АС. Сюда входят боли в пояснице, ягодицах и пятках.
Точная причина спондилоартрита не ясна, хотя генетика играет роль. Главный ген, участвующий во всех типах спондилоартрита, — это HLA-B27.
Хотя ген HLA-B27 не вызывает это заболевание, он может увеличить риск его развития. Продолжаются исследования, чтобы определить, как другие гены могут вызывать спондилоартрит.
Некоторые исследования предполагают связь между дисбалансом микробиома и развитием спондилоартрита или других воспалительных заболеваний. Необходимы дополнительные исследования, чтобы понять взаимосвязь между кишечными бактериями и системным воспалением.
Реактивный артрит — единственный известный тип спондилоартрита, который может быть вызван бактериальной инфекцией.Чаще всего возникает после хламидиоза или пищевой инфекции.
Не всегда понятно, почему человек заболевает спондилоартритом. Ваш риск заболевания может быть выше, если у вас:
- есть член семьи со спондилоартритом
- из Аляски, сибирских эскимосов или скандинавских саамов происхождения
- положительный результат теста на ген HLA-B27
- часто имеют бактериальные инфекции в ваш кишечник
- есть другое воспалительное состояние, такое как псориаз или воспалительное заболевание кишечника
Ранняя диагностика важна для облегчения симптомов и снижения риска осложнений или инвалидности.Ваш врач может заподозрить у вас спондилоартрит на основании ваших симптомов, истории болезни и медицинского осмотра.
Состояние может быть подтверждено с помощью:
- Рентгенограммы крестцово-подвздошных суставов таза
- Магнитно-резонансная томография
- Анализ крови для проверки гена HLA-B27
Спондилоартрит неизлечим. Лечение направлено на уменьшение боли, улучшение или сохранение подвижности, а также на снижение риска осложнений.
Хотя это может показаться нелогичным, регулярные движения имеют решающее значение для устранения дискомфорта, связанного с этим заболеванием.
Планы лечения индивидуализированы, но большинство из них включают:
- физиотерапию
- упражнения с малой нагрузкой
- нестероидные противовоспалительные препараты
- инъекции кортикостероидов
- противоревматические препараты
- препараты альфа-блокаторов ФНО
Антибиотики используются для лечения активной бактериальной инфекции, сопровождающейся реактивным артритом. В тяжелых случаях спондилоартрита может потребоваться хирургическое вмешательство для лечения разрушения костей или повреждения хряща.
Курение — известная причина воспалительных процессов в организме. Если вы курите, важно бросить. Ваш врач может помочь вам найти программу отказа от курения, которая подходит именно вам.
Подробнее: Противовоспалительные препараты от артрита »
Специальной диеты при спондилоартрите не существует. Тем не менее, здоровое питание жизненно важно для вашего общего здоровья и помогает предотвратить увеличение веса. Избыточный вес оказывает дополнительное давление на суставы.
Некоторые продукты и ингредиенты могут вызывать воспаление, поэтому их следует ограничивать.К ним относятся:
- сахара
- жареные продукты
- насыщенные жиры и трансжиры
- рафинированные углеводы
- глутамат натрия
- аспартам
- алкоголь
Чтобы помочь бороться с воспалением в вашем теле, старайтесь придерживаться диеты, богатой:
- красочное разнообразие фруктов и овощей
- цельнозерновые
- волокна
- нежирный белок
- жирная рыба
Спондилоартрит может вызвать истончение костей и остеопороз, поэтому важно также получать достаточное количество кальция в вашем рационе.Национальное общество анкилозирующего спондилита рекомендует ежедневно получать 700 миллиграммов кальция.
Молочные продукты — хороший источник кальция. Исследования показывают, что молочные продукты могут вызывать воспаление у людей с аллергией на лактозу. Если вы чувствительны к лактозе, выберите вместо этого растительные источники кальция, например:
- зеленые листовые овощи
- бобовые
- сушеный инжир
Вы также можете получить кальций из обогащенного апельсинового сока. Шпинат богат кальцием, но также и оксалатами.Оксалаты связываются с кальцием и препятствуют его усвоению.
Подробнее: Продукты, уменьшающие воспаление »
Некоторые люди утверждают, что отказ от глютена снижает их симптомы спондилоартрита. Хотя неопровержимо, что следует избегать глютена при глютеновой болезни, чувствительность к глютену у людей без глютена вызывает споры.
В некоторых случаях люди могут подумать, что глютен заставляет их чувствовать себя плохо после еды, хотя на самом деле виновником является пшеница или другой аллерген.Если вы чувствуете, что глютен ухудшает ваши симптомы, поговорите со своим врачом о том, чтобы пройти тест на целиакию и попробовать безглютеновую диету.
Отъезд: Куркума и другие противовоспалительные специи »
Спондилоартрит — прогрессирующее заболевание. Его ход предсказать сложно. Даже в этом случае перспективы для большинства людей будут хорошими, если они предпримут шаги, чтобы управлять своими симптомами и оставаться как можно более здоровыми.
Регулярные упражнения и физиотерапия имеют большое значение для поддержки подвижности и уменьшения скованности и боли.Также часто полезны безрецептурные и рецептурные лекарства для уменьшения воспаления.
Как и многие другие хронические заболевания, симптомы спондилоартрита могут появляться и исчезать. Симптомы также могут меняться день ото дня. Осложнения, такие как проблемы с сердцем и рубцы легких из-за длительного воспаления, возникают редко.
Спондилоартрит — серьезное заболевание.







 Он имеет тенденцию поражать суставы нижних конечностей.
Он имеет тенденцию поражать суставы нижних конечностей.