причины, симптомы, диагностика и лечение, прогноз
Тимома – гетерогенная группа новообразований, различных по гистогенезу и степени зрелости, берущих начало из эпителиальной ткани вилочковой железы. Варианты клинического течения тимомы могут быть различны: от бессимптомного до выраженного (компрессионный, болевой, миастенический, интоксикационный синдром). Топографо-анатомический и этиологический диагноз устанавливается с помощью лучевых методов (рентгенография, КТ средостения), трансторакальной пункции, медиастиноскопии, исследования биоптата. Лечение хирургическое: удаление тимомы вместе с вилочковой железой и жировой клетчаткой переднего средостения, дополненное по показаниям химиолучевой терапией.
Общие сведения
Тимома – органоспецифическая опухоль средостения, происходящая из клеточных элементов мозгового и коркового вещества тимуса. Термин «тимома» был введен в употребление в 1900 году исследователями Grandhomme и Scminke для обозначения различных опухолей вилочковой железы. Тимомы составляют 10-20% всех новообразований медиастинального пространства. В 65-70% случаев тимомы имеют доброкачественное течение; инвазивный рост с прорастанием плевры и перикарда отмечается у 30% пациентов, отдаленное метастазирование – у 5%. Несколько чаще тимомы развиваются у женщин, болеют преимущественно лица 40-60 лет. На детский возраст приходится менее 8% опухолей тимуса.
Причины формирования опухолей вилочковой железы неизвестны. Предполагается, что тимомы могут иметь эмбриональное происхождение, быть связаны с нарушением синтеза тимопоэтина или иммунного гомеостаза. Факторами, провоцирующими рост и развитие опухоли, могут служить инфекционные заболевания, радиационное воздействие, травмы средостения. Замечено, что тимомы часто сочетаются с различными эндокринными и аутоиммунными синдромами (миастенией, дерматомиозитом, СКВ, диффузным токсическим зобом, синдромом Иценко-Кушинга и др.).
Тимома
Строение и функции вилочковой железы
Вилочковая железа, или тимус располагается в нижней части шеи и переднем отделе верхнего средостения. Орган образован двумя асимметричными долями – правой и левой. В свою очередь, каждая доля представлена множеством долек, состоящих из коркового и мозгового вещества и заключенных в соединительнотканную строму. В вилочковой железе различают два типа ткани – эпителиальную и лимфоидную. Эпителиальные клетки секретируют тимические гормоны (тимулин, a-, b-тимозины, тимопоэтины и пр.), лимфоидная ткань состоит из Т-лимфоцитов различной степени зрелости и функциональной активности.
Таким образом, вилочковая железа одновременно является железой внутренней секреции и органом иммунитета, обеспечивающим взаимодействие эндокринной и иммунной систем. После 20 лет тимус подвергается возрастной инволюции; после 50 лет паренхима тимуса на 90% замещается жировой и соединительной тканью, сохраняясь в виде отдельных островков, лежащих в клетчатке средостения.
Классификация тимом
В онкологии различают три типа тимом: доброкачественную, злокачественную тимому 1-го типа (с признаками атипии, но относительно доброкачественным течением) и злокачественную тимому 2-го типа (с инвазивным ростом).
- Доброкачественная тимома (50-70% опухолей тимуса) макроскопически имеет вид одиночного инкапсулированного узла, диаметром не более 5 см. С учетом гистогенеза внутри этой группы выделяют медуллярную (тип А), смешанную (тип АВ) и преимущественно кортикальную (тип В1) тимому.
- Тимома типа А (медуллярная) составляет 4–7% доброкачественных опухолей вилочковой железы. В зависимости от строения может быть солидной и веретеноклеточной-крупноклеточной, практически всегда имеет капсулу. Прогноз благоприятный, 15-летняя выживаемость составляет 100%.
- Тимома типа АВ (кортико-медуллярная) встречается у 28–34% пациентов. Сочетает в себе очаги кортикальной и медуллярной дифференцировки. Имеет удовлетворительный прогноз; 15-летняя выживаемость – более 90%.
- Тимома типа В1 (преимущественно кортикальная) встречается в 9–20% случаев. Часто имеет выраженную лимфоцитарную инфильтрацию. Более чем у половины пациентов сопровождается миастеническим синдромом. Прогноз удовлетворительный; 20-летняя выживаемость — более 90%.
- Злокачественная тимома 1-го типа (20-25% случаев) представляет собой одиночный или множественные дольчатые узлы без четкой капсулы. Размер опухоли чаще не превышает 4-5 см, однако иногда встречаются новообразования больших размеров. Отличается инвазивным ростом в пределах железы. В гистологическом отношении представлена кортикальной тимомой (тип В2) и высокодифференцированной карциномой.
- Тимома типа В2 (кортикальная) составляет около 20–36% тимом. Гистологические разновидности вариабельны: темноклеточная, светлоклеточная, водянисто-клеточная и др. В большинстве случаев протекает с миастенией. Прогностически менее благоприятна: 20 лет живут менее 60% больных.
- Тимома типа В3 (эпителиальная) развивается у 10–14% пациентов. Часто обладает гормональной активностью. Прогноз хуже, чем при кортикальной разновидности; 20-летняя выживаемость менее 40%.
- Злокачественная тимома 2-го типа (рак тимуса, тимома типа C) составляет до 5% всех наблюдений. Отличается выраженным инвазивным ростом, высокой метастатической активностью (дает метастазы в плевру, легкие, перикард, печень, кости, надпочечники). Выделяют 6 гистологических типов рака тимуса: плоскоклеточный, веретеноклеточный, светлоклеточный, лимфоэпителиальный, недифференцированный, мукоэпидермоидный.
В зависимости от удельного веса лимфоидного компонента в тимоме дифференцируют лимфоидные (более 2/3 всех клеток опухоли представлено Т-лимфоцитами), лимфоэпителиальные (Т-лимфоциты составляют от 2/3 до 1/3 клеток) и эпителиальные тимомы (Т-лимфоцитами представлено менее 1/3 всех клеток).
Основываясь на степени инвазивного роста, выделяют 4 стадии тимомы:
- I стадия — инкапсулированная тимома без прорастания жировой клетчатки средостения
- II стадия – прорастание элементов опухоли в медиастинальную клетчатку
- III стадия — инвазия плевры, легкого, перикарда, крупных сосудов
- IV стадия – наличие имплантационных, гематогенных или лимфогенных метастазов.
Симптомы тимомы
Клинические проявления и течение тимомы зависит от ее типа, гормональной активности, размеров. Более чем в половине случаев опухоль развивается латентно и обнаруживается во время профилактического рентгенологического исследования.
Инвазивные тимомы вызывают компрессионный медиастинальный синдром, который сопровождается болями за грудиной, сухим кашлем, одышкой. Сдавление трахеи и крупных бронхов проявляется стридором, цианозом, дыхательной недостаточностью. При синдроме компрессии верхней полой вены возникает одутловатость лица, синюшность верхней половины туловища, набухание шейных вен. Давление растущей опухоли на нервные узлы обусловливает развитие синдрома Горнера, осиплость голоса, элевацию купола диафрагмы. Сдавливание пищевода сопровождается расстройством глотания – дисфагией.
По различным данным, от 10 до 40% тимом сочетаются с миастеническим синдромом. Больные отмечают снижение мышечной силы, быструю утомляемость, слабость мимических мышц, двоение в глазах, поперхивание, нарушения голоса. В тяжелых случаях может развиться миастенический криз, требующий перехода к ИВЛ и зондовому питанию.
В поздних стадиях злокачественной тимомы появляются признаки раковой интоксикации: лихорадка, анорексия, снижение массы тела. Нередко тимоме сопутствуют различные гематологические и иммунодефицитные синдромы: апластическая анемия, тромбоцитопеническая пурпура, гипогаммаглобулинемия.
Диагностика
Диагностика тимомы проводится торакальными хирургами с привлечением онкологов, рентгенологов, эндокринологов, неврологов. При клиническом осмотре может выявляться расширение вен грудной клетки, выбухание грудины в проекции опухоли; увеличение шейных, надключичных, подключичных лимфоузлов; признаки компрессионного синдрома и миастении. Физикальное исследование обнаруживает расширение границ средостения, тахикардию, свистящие хрипы.
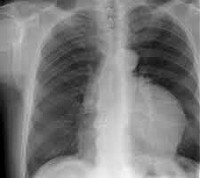
На рентгенограмме грудной клетки тимома имеет вид объемного образования неправильной формы, расположенного в переднем средостении. КТ грудной клетки значительно расширяет объем информации, полученный при первичной рентгендиагностике и в ряде случаев позволяет поставить морфологический диагноз. Уточнение локализации и взаимоотношения новообразования с соседними органами при КТ средостения позволяет в дальнейшем выполнить трансторакальную пункцию опухоли средостения, что чрезвычайно важно для гистологического подтверждения диагноза и верификации гистологического типа тимомы.
Для визуального исследования средостения и выполнения прямой биопсии проводится диагностическая медиастиноскопия, парастернальная торакотомия или торакоскопия. Диагноз миастении уточняется с помощью электромиографии с введением антихолинэстеразных препаратов. Дифференциально-диагностические мероприятия позволяют исключить другие объемные процессы в средостении: загрудинный зоб, дермоидные кисты и тератомы средостения.
Лечение тимом
Лечение опухолей вилочковой железы проводится в отделениях торакальной хирургии и онкологии. Хирургический метод является основным в лечении тимомы, поскольку только тимэктомия обеспечивает удовлетворительные отдаленные результаты. При доброкачественных тимомах оперативное вмешательство заключается в удалении опухоли вместе с вилочковой железой (тимомтимэктомия), жировой клетчаткой и лимфатическими узлами средостения. Такой объем резекции диктуется высоким риском рецидива опухоли и миастении. Операция выполняется из срединного стернотомического доступа.
При злокачественных новообразованиях тимуса операция может дополняться резекцией легкого, перикарда, магистральных сосудов, диафрагмального нерва. Послеоперационная лучевая терапия показана при II и III стадиях тимомы. Кроме этого, облучение является ведущим методом лечения неоперабельных злокачественных тимом IV стадии. В настоящее время большее значение в лечении инвазивных тимом получает трехэтапное лечение, включающее неоадъювантную химиотерапию, резекцию опухоли и лучевую терапию.
В послеоперационном периоде у больных, перенесших тимэктомию, может случиться миастенический криз, который требует проведения интенсивной терапии, трахеостомии, ИВЛ, длительного назначения антихолинэстеразных препаратов.
Отдаленные результаты лечения доброкачественных тимом хорошие. После удаления опухоли исчезают или значительно уменьшаются симптомы миастении. У больных злокачественной тимомой, прооперированных на ранних стадиях, 5-летняя выживаемость достигает 90%, на III стадии – 60-70%. Неоперабельные формы онкологического заболевания имеют плохой прогноз с летальностью 90% в течение ближайших 5 лет.
Тимома – диагностика, лечение, запись к врачу Медицина 24/7
МЕДИЦИНА 24/7
Личный кабинет
+7 (495) 230-00-01
Автозаводская 16/2
Онкология
Центр онкологии
Методы диагностики рака
Биопсия
Назад
Биопсия
Биопсия влагалища
Биопсия гортани
Биопсия желудка
Биопсия кожи
Биопсия легких
Биопсия пищевода
Биопсия полового члена
Биопсия слизистой
Биопсия толстой кишки
Биопсия щитовидной железы
Биопсия шейки матки
Ножевая биопсия шейки матки
Заболевания
Назад
Заболевания
Опухоли головы и шеи
Рак головного мозга
Рак горла
Рак гортани
Рак губы
Рак десны
Рак нёба
Рак пищевода
Рак языка
Рак желудка и пищевода
Стадии рака желудка
Лечение рака желудка
Лечение рака пищевода
Рак кишечника
Рак кишечника
Рак кишечника 4 стадии
Рак тонкого кишечника
Рак прямой кишки
Рак толстой кишки
Рак слепой кишки
Рак двенадцатиперстной кишки
Рак ободочной кишки
Рак крови
Рак легких
Немелкоклеточный рак легкого
Рак легкого 4 стадии
Рак бронхов
Лимфома
Новый пункт
Миелома
Рак молочной железы
Рак Педжета (рак соска молочной железы)
Стадии рака молочной железы
Рак печени
Рак печени
Стадии рака печени
Лечение рака печени
Рак печени 4 стадии
Гепатоцеллюлярный рак печени
Нейроэндокринный рак печени
Рак желчных протоков
Перстневидноклеточный рак печени
Саркомы
Саркомы мягких тканей
Остеосаркома
Рак костей
Саркома Капоши
Онкодерматология
Рак кожи
Базальноклеточный рак кожи
Плоскоклеточный рак кожи
что это, лечение, прогноз, симптомы
Когда люди сталкиваются с тимомами, что это такое им полностью сможет объяснить только квалифицированный врач. Эти опухоли образуются из эпителиальных тканей вилочковой железы. Симптоматика данного заболевания может некоторое время не проявляться вообще, а может и наоборот выражаться общей интоксикацией или сильными болями, нарушением сердечного ритма.
Клинические проявления разнообразны. Часто тимомы встречаются с миастенией, и реже с другими эндокринными и аутоиммунными синдромами. Чтобы полностью разобраться с характером этого заболевания, стоит ознакомиться с причинами его возникновения, способами лечения и возможными осложнениями.

Что такое тимома
В онкологии тимома — опухоль орагноспецифического средостения, которая вырастает из клеток головного мозга и железы верхнего средостения известной под названием тимус (вилочковая железа). Тимус относится к органам переднего средостения, он вырабатывает гормоны внутренней секреции. Такие образования в грудной области имеют тенденцию к инфильтративному росту и метастазированию. Среди всех видов опухолевидных образований в медиастинальном пространстве, тимомы встречаются в 10-20% случаев.
Большая часть случаев характеризуется доброкачественным развитием опухоли. Для 30% пациентов с этой болезнью рост опухоли может быть инвазивным, с возможным прорастанием в область легких, перикарда и плевры. На рентгене при этом будут присутствовать тени, и однородная структура затемнения, а при прослушивании легких больных появляются шумы. Метастазирование выявляют только в 5% случаев тимомы. В группу повышенного риска попадают люди от 40 до 60 лет, причем болезнь чаще встречается у женской половины населения.
Причины заболевания
Несмотря на постоянные исследования, выявить точные причины новообразований вилочковой железы (тимом) пока не удалось, но есть предположения, что эти опухоли могут быть эмбрионального происхождения, или появляться из-за синтеза иммунного гомеостаза либо тимопоэтина. К факторам, способным спровоцировать рост новообразования относят:
- инфекционные болезни;
- травматизм средостения;
- радиоактивное облучение.
Статистические данные указывают на то, что тимомы встречаются нередко с наличием аутоиммунных синдромов, например миастенией, реже с агаммаглобулинемией арегенераторной.
Классификация
Тимома средостения в онкологии имеет 3 основные группы:
- Доброкачественные;
- Злокачественные тимомы 1-го типа;
- Злокачественные тимомы 2-го типа.
Доброкачественная — в 70% процентах случаев это опухоли тимуса, имеют вид узла с диаметром, не превышающим 5 см. Основываясь на гистогенезе, эта группа разделяется на медуллярную тимому (тип A), смешанную (AB) и кортикальную (B1).
- Тип A — медуллярная тимома вилочковой железы, которая встречается в 7% случаев доброкачественных новообразований тимуса. Опухоль почти всегда имеет капсулу. Исходя из строения, бывает солидной и веретеноклеточной-крупноклеточной. Для пациентов с этой опухолью прогноз относительно благоприятный — пятилетняя выживаемость наблюдается практически в 100% случаев.
- Тип AB — это кортико-медуллярная тимома, которая диагностируется в 34% больных. Она может иметь очаги меддулярной и кортикальной дифференцировки. Прогноз для пациентов в большинстве случаев благоприятный — пятилетняя выживаемость наблюдается в 90% случаев.
- Тим B1 — обычно, это кортикальные тимомы B1, наблюдаемые в 20% случаев. Характеризуются выраженной инфильтрацией в лимфатическую систему. В половине случаев комбинируются с миастеническим синдромом. Пятилетняя выживаемость до 90% пациентов.
Злокачественную тимому 1-го типа диагностируют в 25% случаев. Внешне опухолевые образования могут быть как одиночным, так и множественными узлами, не имеющими капсулы. Размеры новообразования достигают не более 5 см, но иногда встречаются исключения, когда наблюдаются внушительные размеры опухоли.
Тип B2 — кортикальная опухоль, наблюдаемая в 36% заболеваний тимом. Может быть темноклеточной, светлоклеточной, водянисто-клеточной и т.д. Чаще сочетается с миастенией. Прогноз для пациентов составляет 60% с 5-летней выживаемостью.
Тип B3 — эпителиальная тимома, диагностируемая у 14% больных. Характеризуется гормональной активностью. Только для 40% пациентов пятилетняя выживаемость.
Злокачественная тимома 2-го типа — это тимома типа C (рак тимуса). Наблюдается заболевание всего у 5% пациентов. Характеризуется инвазивным ростом со склонностью к метастазированию. Обычно метастазы поражают легкие, плевру, надпочечники, печень и кости.
Стадии
Исходя из степени инвазивности, тимомы имеют 4 стадии:
- I стадия — опухоль не прорастает во всю жировую клетчатку переднего средостения;
- II стадия — элементы опухоли 2 степени прорастают в медиальную клетчатку;
- III стадия — наблюдается инвазия крупных сосудов, а также перикарда, плевры и легких;
- IV стадия — образуется имплантационное, гематогенное или лимфогенное метастазирование.
Лечение таких опухолей зависит непосредственно от стадии развития, группы и типа новообразования. Чем раньше было проведено точное диагностирование, тем больше вероятность благоприятного прогноза для пациентов.
Симптомы
Развитие и клинические признаки тимомы полностью зависят от ее типа, размеров опухоли и ее гормональной активности. Чаще наблюдается латентное развитие новообразования, когда опухоль развивается бессимптомно и выявляется во время профилактических осмотров с проведением рентгенологического исследования грудной клетки.
При развитии инвазивных тимом, симптомы взрослых и детей ничем не отличаются. Часто образуется медиастинальный синдром, с характерными болями в тканях легких, диафрагме и грудной клетки. В случае поражения органов переднего средостения при значительном их сдавливании появляется дыхательная недостаточность, цианоз и стридором. В случае проявления компрессионного синдрома верхней полой вены у пациентов наблюдается одутловатость лица, верхняя половина туловища становится синюшного цвета, и набухают вены на шее. Также характеризуется нарушением потоотделения.
Если растущая опухоль вызывает сдавливание крупных нервных узлов, у больных можно наблюдать осиплость голоса и элевацию купола диафрагмы. Вследствие давления на пищевод пациентам трудно проглатывать пищу, возникает дисфагия. Исследование пищевода и рентгеноскопия дает представление о состоянии нервов.

Проявления тимомы характеризуются повышенной утомляемостью, слабостью в мышечных тканях, нарушением голоса, першением в горле и двоением в глазах. В случае запущенной формы тимомы, у больных возникает симптоматика, которая характерна для злокачественной опухоли:
- анорексия;
- уменьшение общей массы тела;
- лихорадка.
Часто вместе с тимомой возникают разные гематологически и иммунодефицитные расстройства, например, апластическая анемия, гипогаммаглобулинемия или тромбоцитопеническая пурпура. Данные нарушения могут стать причиной смерти без лечения поэтому необходима срочная консультация врача при выявлении любых похожих признаков.
Диагностика
Для проведения точной диагностики тимомы, необходимо привлечение различных специалистов в узких направлениях:
- торакальные хирурги;
- рентгенологи;
- эндокринологи;
- неврологи;
- онкологи.
Во время осмотра пациента доктор может обнаружить:
- расширение вен в области грудной клетки;
- выбухание грудины;
- увеличение лимфоузлов в области шеи, а также надключичной и подключичной областях;
- признаки миастении и синдрома компрессии полой вены.
Также специалист во время физикального обследования может выявить увеличение границ средостения, хрипы и тахикардию, так как нередко патология дает осложнения на легкие и сердце.


Пациенту могут быть предложены несколько дополнительных методов обследования:
- рентгенография — на рентгеновских снимках тимома выглядит как объемное образование с неправильной формой, которое располагается посередине средостения;
- компьютерная томография (КТ) — позволяет получить больше информации о строении опухоли и поставить морфологический диагноз;
- биопсия — может быть назначена для визуального исследования области средостения;
- электромиография — необходима для подтверждения синдрома миастении.
В случае подозрений на компрессию полой вены, для подтверждения синдрома производят измерения центрального венозного давления. Лечение тимомы во многом зависит от ее типа, характера, размера новообразования, стадии роста и взаимоотношения с органами средостения.
Методы лечения
При диагностировании тимомы используется комплекс методик терапии, включая современные методы детоксикации. Главным способом терапии является хирургическая операция. Все манипуляции во время лечения проводятся исключительно в отделениях онкологии и торакальной хирургии. Хирургическое вмешательство является основным методом терапии тимомы. Так как только посредством тимэктомии можно обеспечить благоприятные отдаленные результаты.
Если выявлено доброкачественное новообразование тимомы, операция подразумевает удаление новообразования вместе с тимусом, жировой клетчаткой, лимфоузлами и другими образованиями средостения. Иссечение такого объема тканей объясняется большой вероятностью рецидива новообразования и миастении. Операция выполняется только из срединного стернотомического доступа.


Во время проведения операции при злокачественной тимоме может быть выполнена резекция легкого и других образований, расположенных в непосредственной близости с опухолью. Проведение лучевой терапии после операции назначается в случае II и III стадий опухоли тимомы, и во время лечения IV стадии этого заболевания.
Стадия развития заболевания не всегда позволяет провести оперативное лечение. В этом случае лечение начинают с неоадъювантной химиотерапии, только после этого проводят резекцию новообразования и лучевую терапию. Послеоперационный период может характеризоваться миастеническим кризом, в случае которого пациент нуждается в интенсивной терапии при помощи антихолинэстеразных лекарственных средств.
Прогноз и выживаемость
Если у пациента выявлена доброкачественная опухоль тимомы, прогноз выживаемости тимомы благоприятный, и составляет 90% случаев. После проведения операционного лечения пациенты выздоравливают.
Злокачественные тимомы поддаются только радикальному лечению, исключительно на ранних стадиях развития. В таком случае можно наблюдать 5-летнюю выживаемость у 80% пациентов с тиомами после их удаления.
Самый неблагоприятный прогноз для пациентов, у которых диагностированы неоперабельные формы опухоли. В таком случае 90% пациентов умирают от метастазирования.
лечение, прогноз, удаление и симптомы
Тимус находится вверху грудной клетки. Железа имеет 2 доли, которые вырабатывают Т-лимфоциты и гормоны. Вилочковая железа важна для детей, поскольку тимус налаживает гормональные функции и иммунитет. Во взрослом возрасте организм перестает нуждаться в железе и орган атрофируется.
Тимома – это новообразование, поражающее эпителиальный слой вилочковой железы и лимфоидную ткань. Патология может быть злокачественной или доброкачественной.
Тимома средостения диагностируется среди заболеваний данной области в 20% случаев, треть которых представлена раковыми опухолями. Доброкачественные патологии способны малигнизировать, прорастать в соседние органы и распространять метастазы.
Опухоль тимуса обычно встречается у взрослых людей старше 40 лет. Если у человека присутствует миастения, шанс развития тимомы увеличивается. Заболевание одинаково поражает представителей мужского и женского пола. У детей патология встречается в 8% очагов переднего средостения. Раковая форма тимомы чаще диагностируется у мужчин старше 20 лет.
Злокачественная опухоль средостения по МКБ-10 обозначена кодом С38.1.
Этиология заболевания
При тимоме происходит поражение верхнего отдела переднего средостения. На вид опухоль плотная, бугристая, с включениями кист, кровоизлияний и некрозов.
Для доброкачественной патологии характерно медленное развитие и невыраженные симптомы. Неприятные ощущения возникают при достижении узлом крупного размера и влияния на любой соседний орган.
Первичная злокачественна тимома или перерождённая доброкачественная быстро растёт, может занять всю область между плеврой. Опухоль способна покидать капсулу вилочковой железы и внедряться в соседние ткани. Здоровые клетки разрушаются, происходит сдавливание и нарушение функций прилежащих органов. Метастазы развиваются в лимфатической системе и распространяются в отдалённые участки тела.

Опухоль тимома
Истинные причины возникновения тимомы неизвестны. Врачи сопоставляют развитие новообразования с некоторыми негативными факторами:
- Хронические инфекционные заболевания;
- ВИЧ;
- Длительное воздействие высоких доз радиации на человека;
- Аутоиммунные патологии;
- Гормональные нарушения;
- Миастения.
Основа роста новообразования – лимфоэпителиальная ткань. Гистология и степень злокачественности выделяют 3 типа опухоли:
- Доброкачественную;
- 1-й тип злокачественной опухоли;
- 2-й тип злокачественного узла – карцинома.
Тело доброкачественного узла находится в капсуле, не превышает 5 см. Новообразование бывает медуллярным (А), смешанным (АВ) и преимущественно кортикальным (В1):
- Тип А представлен солидным или веретеноклеточным-крупноклеточным строением внутри капсулы. Выживаемость в течение 15 лет – 100%.
- При опухоли АВ очаги состоят из кортикальных и медуллярных клеток. Прогноз жизни на 15-летний период положительный у 90% пациентов.
- Для новообразования типа В1 характерна выраженная инфильтрация лимфоцитами. Болезнь развивается вместе с миастеническим синдромом у половины больных. Выживаемость высокая.
Злокачественные новообразования типа 1 представлены единичными или несколькими дольчатыми узлами. Капсула нечёткая. Диаметр опухоли достигает 5 см, иногда больше. Характерна инвазия всего тимуса.
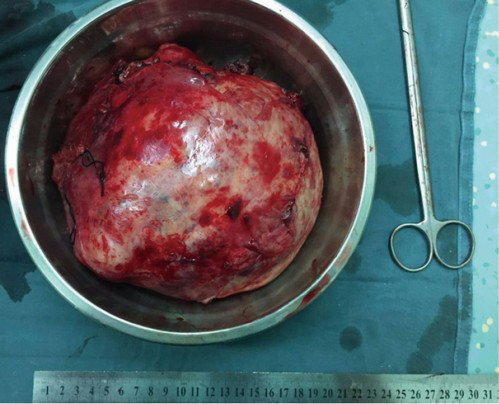

Гигантская удалённая тимома
При микроскопическом исследовании повреждённой ткани определяется кортикальная тимома (В2) и высокодифференцированная карцинома.
- Кортикальный тип В2 имеет различный состав: тёмноклеточный, светлоклеточный, водянисто-клеточный. Болезнь развивается на фоне миастении. В течение 20 лет выживают 60% пациентов.
- Эпителиальная опухоль типа В3 отличается повышенной активностью гормонов. Больные выживают в 40% случаев.
Карцинома тимуса встречается в 5% тимом. Инвазия происходит во все соседние органы. Рак средостения бывает недифференцированным, плоскоклеточным, тёмноклеточным, лимфоэпителиальным, веретеноклеточным, светлоклеточным и мукоэпидермоидным.
Также тимома бывает микронодулярная, метапластическая и склерозирующая.
Классификация заболевания по TNM:
- На I стадии патология не распространяется дальше капсулы. Признаки поражения регионарных лимфоузлов и отдельных органов отсутствуют.
- Стадия IВ характеризуется прорастанием тимомы в прекапсулярную область. Метастазирование не происходит.
- На II стадии поражена прекапсулярная соединительная ткань. Вторичные очаги не выявлены.
- Для III стадии очаг может находиться в капсуле или выходить за её пределы в прекапсулярную ткань, или инфильтрируется группа органов и тканей грудной клетки. Метастазы возникают в медиастинальных лимфоузлах.
- При IV степени развития тимомы происходит поражение плевры и перикарда. Метастазы распространяются по всем лимфатическим узлам и возникают отдельные очаги в любом органе тела.
Если опухоль диагностирована на первых двух этапах развития, лечение даёт положительный результат. На 3-й стадии тимома плохо реагирует на манипуляции, однако шанс на выздоровление остаётся. При 4-й стадии опухоль обычно неоперабельная и больному назначают симптоматическое лечение.


Симптоматическая картина
Симптомы заболевания различны для типов опухолей, размеров очага и степеней поражения отдельных тканей. Для новообразований маленького размера характерно скрытое течение болезни. Узлы обнаруживаются случайно, когда грудина просвечивается на рентгене при других заболеваниях. Латентный период длится долго. Время развития зависит от клеточного состава опухоли.
Клиника злокачественных узлов характеризуется быстрым развитием болезни и выраженными симптомами. Гиперплазия поражённых тканей провоцирует нарушения в работе других органов. Больной испытывает:
- Одышку;
- Ощущение постороннего предмета в груди;
- Боли при кашле;
- Невозможность вдохнуть полной грудью;
- Давление на часть пищевода затрудняет проглатывание пищи.
Объёмные новообразования сдавливают верхнюю полую вену. Полноценный отток венозной крови невозможен, поэтому пациент отмечает:
- Отечность верхней части тела;
- Одутловатость лица;
- Расширение и уплотнение вен шеи;
- Синий оттенок кожных покровов;
- Боли при кашле и глубоком вдохе;
- Шум в голове.
Болезненные ощущения возникают со стороны расположения узла и распространяются в руку. Часто патологию принимают за сердечные нарушения при боли в левой руке. Отмечается обильное потоотделение и нарушение терморегуляции. Возможно развитие птоза и нарушение зрительных функций.
Если поражен гортанный нерв, возникают отклонения в голосе вплоть до полного исчезновения. Давление на нервные корешки позвоночника проявляется онемением участков тела и снижением двигательных функций.
Ослабление дыхательных мышц, туловища и диафрагмы вызвано производимыми тимусом антителами. Нарушения характерны для пациентов с аутоиммунными патологиями. Развивается миастения. Больные ощущают:
- Мышечную слабость;
- Першение в груди;
- Утомляемость при любой физической нагрузке, даже при ходьбе;
- Мышцы лица не выражают эмоций;
- При развитии миастенического криза больной не может самостоятельно дышать.
Рак на поздних этапах развитиях проявляется общими симптомами интоксикации:
- Снижение массы тела;
- Повышение температуры;
- Тошнота и рвота;
- Повышенная потливость;
- Отвращение к пище;
- Боли и ломота в теле;
- Отёк конечностей;
- Кровотечения;
- Аритмия.
Диагностические исследования
Тимома может не проявляться достаточно долго. Обычно начальные стадии выявляются при диагностике других болезней. К примеру, при исследовании состояния щитовидной железы пациент сдает ряд анализов. На наличие злокачественного процесса в области средостения указывает повышенный уровень паратгормона.


Чтобы уточнить диагноз, врач должен располагать результатами следующих анализов:
- Лабораторный анализ крови. При тимоме повышается скорость оседания эритроцитов (СОЭ), снижается гемоглобин, увеличиваются лейкоциты, и усиливается свертываемость крови.
- Анализ на гепатит В и сифилис.
- Выявление группы крови и резус-фактора.
- Общий анализ мочи.
Обязательно проводят инструментальную диагностику:
- Для выявления отклонений в структуре вилочковой железы проводят флюорографию и двухпроекционный рентген. Рентгенологическая картина показывает объёмное новообразование с неправильными контурами.
- КТ органов грудной клетки детализирует опухоль по морфологическому признаку. На КТ уточняется локализация узла и его взаимодействие с прилежащими органами.
- Биопсия опухоли проводится трансторакально для уточнения природы новообразования.
- Дифференциальная диагностика определяет степень злокачественности опухолевых клеток.
- Эхопризнаки вторичных очагов в лимфоузлах и других органах уточняются на УЗИ.
Окончательный диагноз определяется только после комплексного исследования.
Принципы лечения
Основное лечение проводится оперативным путём. Операция на начальных стадиях необходима для предотвращения врастания тимомы в окружающие ткани. Хирурги проводят удаление капсулы опухоли и тела тимуса.
Восстановление после удаления длительное, болезненное и с высокими рисками осложнений, т.к. доступ к опухоли получают через продольное рассечение грудины.
Если диагностирован рак, операцию сопровождают химиотерапия и лучевое облучение.
После вмешательства возможно развитие миастенического криза. Симптомы снимаются в условиях реанимации. Стабилизированному больному необходима интенсивная реабилитация.
Тимома хорошо реагирует на лечение, поэтому пациенты входят в стойкую ремиссию и при начальных стадиях заболевания выживают 90 человек из 100.
симптомы болезни, профилактика и лечение Тимомы, причины заболевания и его диагностика на EUROLAB
- Новости и блоги
- Главная страница
- Новости медицины
- Здравоохранения
- Спецтема
- Новости клиник
- Блоги
- Инфографика
- Гиды по здоровью
- Аллергии
- Анемии
- Артериальная гипертензия
- Бессонница и расстройства сна
- Болезни артерий, вен и лимфатических сосудов
- Болезни глаз
- Болезни желудочно-кишечного тракта
- Болезни зубов
- Болезни легких, бронхов и плевры
- Болезни ног и стоп
- Болезни сердца
- Болезни уха, горла и носа
- Болезни щитовидной железы
- Боль в спине
- Бронхиальная астма
- Витамины и микроэлементы
- ВИЧ / СПИД
- Восстановительная медицина
- Генитальный герпес
- Гепатит А
- Гепатит В
- Гепатит С
- Головная боль и мигрень
- Грипп
- Заболевания, передающиеся половым путем (ЗППП)
- Изжога и гастроэзофагеальная рефлюксная болезнь
- Лейкемии
- Остеоартрит
- Пищевые расстройства
- Простуда
- Приготовление здоровой пищи
- Псориаз
- Рак
- Рак кожи и меланома
- Рак лёгких
- Рассеянный склероз
- Ревматоидный артрит
- Рецепты здорового питания
- Сахарный диабет
- Синдром раздраженного кишечника
- Трансплантация органов и тканей
- Фибромиалгия
- Холестерин
- Экзема
- Физиотерапия
- Обязательное медицинское страхование в России
- Здоровье от А до Я
- Энциклопедия
- Ангиология
- Боли
- Венерология
- Врожденные пороки (тератология человека)
- Гастроэнтерология
- Гематология
- Генетика
- Гинекология
- Дерматология
- Здоровое питание
- Инфекционные болезни
- Кардиология
- Комунальная гигиена
- Косметология
- Маммология
- Научные статьи
- Неврология
- Онкология
- Паразитарные болезни
- Патологическая анатомия
- Педиатрия
- Первая медицинская помощь
- Психическое здоровье
- Радиология
- Ревматология
- Скорая и неотложная медицинская помощь
- Стоматология
- Токсикология и Наркология
- Урология
- Эндокринология
- Другое о здоровье
- Видеогалерея А-Я
- Первая помощь от А до Я
- Тесты от А до Я
- Заболевания А-Я
- Лечение заболеваний А-Я
- Анатомия человека А-Я
- Врачебные специальности А-Я
- Анализы А-Я
- Медицинские термины А-Я
- Советы астролога
- Сексуальный гороскоп
- Лекарства
- Справочник лекарств
- Комплексные биологические препараты
- Витамины и БАДы
- АТХ (АТС) — Классификация
- Каталог производителей
- Ароматерапия (ароматы и эфирные масла)
- Лекарственные растения и гомеопатия
- Здоровая жизнь
- Женское здоровье
- Беременность и роды
- Бесплодие и репродуктивный статус
- Контрацепция (контроль рождаемости)
- Экстракорпоральное оплодотворение (ЭКО)
- Красная волчанка
- Рак молочной железы (рак груди)
- Рак яичников
- Недержание мочи у женщин
- Гинекология
- Маммология
- Диеты
- Рецепты здоровья и красоты от звезд
- Мужское здоровье
- Выпадение волос (облысение)
- Рак предстательной железы
- Подагра
- Импотенция (эректильная дисфункция)
- Недержание мочи у мужчин
- Урология
- Кожа и красота
- Проблемная кожа
- Пластическая хирургия
- Здоровье ребёнка
- Синдром дефицита внимания с гиперактивностью
- Воспитание ребёнка
- Детская вакцинация
- Педиатрия
- Психическое здоровье
- Депрессия
- Здоровье и душевное равновесие
- Сексология и психотерапия
- Шизофрения
- Болезнь Паркинсона
- Здоровое старение
- Менопауза
- Болезнь Альцгеймера
- Остеопороз
- Здоровая жизнь
- Фитнес
- Сексуальная жи
Тимома у взрослых и детей
Как и причины, патогенез тимомы пока остается загадкой, но исследователи не теряют надежды ее разгадать и рассматривают различные версии, включая УФ-облучение и радиацию.
Тимусом продуцируются Т-лимфоциты, обеспечивается их миграция в периферические лимфоидные органы, а также индуцируется выработка антител В-лимфоцитами. Кроме того, данный лимфоидно-железистый орган секретирует гормоны, которые регулируют дифференцировку лимфоцитов и сложные взаимодействия Т-клеток в тимусе и тканях других органов.
Тимома относится к эпителиальным опухолям и растет медленно – с пролиферацией нормальных или видоизмененных медуллярных эпителиальных клеток (схожих с нормальными). Специалисты отмечают, что эпителиальные клетки, из которых состоит злокачественная тимома, могут не иметь типичных признаков злокачественности, что определяет цитологические особенности данной опухоли. И ее злокачественное поведение, наблюдаемое в 30-40% случаев, заключается в инвазии в окружающие органы и структуры.
Анализ связи тимомы с другими заболеваниями показал, что практически все они имеют аутоиммунный характер, что может свидетельствовать о нарушениях толерантности иммунокомпетентных клеток и формировании стойкой аутоиммунной реакции (клеточной аутореактивности). Наиболее частое связанное состояние (у трети пациентов) – миастения при тимоме. Myasthenia gravis связана с наличием аутоантител к ацетилхолиновым рецепторам нервно-мышечных синапсов или к ферменту мышечной тирозинкиназе.
Также установлена корреляция опухолей данного типа с такими одновременно протекающими аутоиммунными заболеваниями, как: полимиозит и дерматомиозит, системная красная волчанка, аплазия эритроцитов (у половины пациентов), гипогаммаглобулинемия (у 10% пациентов), буллезные дерматозы (пузырчатка), пернициозная или мегалобластная анемия (болезнь Аддисона), неспецифический язвенный колит, болезнь Кушинга, склеродермия, диффузный токсический зоб, тиреоидит Хашимото, неспецифический аортоартериит (синдром Такаясу), синдром Шегрена, гиперпаратиреоидизм (избыток паратиреоидного гормона), болезнь Симмондса (пангипопитуитаризм), синдром Гуда (комбинированный В- и Т-клеточный имммунодефицит).
симптомы болезни, профилактика и лечение Тимомы, причины заболевания и его диагностика на EUROLAB
Что такое Тимома —
Клеточные элементы мозгового и коркового слоев, равно как и строма, могут стать источником различных опухолей. Эти опухоли, по данным большинства авторов, чаще располагаются в передневерхнем средостении и известны под названием тимом.
Термин «тимома», предложенный Грандхоуммом еще в 1900 г., объединяет все виды опухолей вилочковой железы и применяется и в настоящее время.
Опухоли вилочковой железы — тимомы — встречаются у лиц всех возрастных групп, одинаково часто как у мужчин, так и у женщин, у детей значительно реже (около 8%). Наиболее часто тимомы встречаются у больных миатенией в зрелом и пожилом возрасте. По строению различают: эпителиоидную тимому (эпидермоидную, веретеноклеточную, лимфоэпителиальную, гранулематозную) и лимфоидную тимомы.
Большинство тимом относится к лимфоэпителиомам. В ряде случаев опухоль вилочковой железы состоит из элементов тимуса и жировой ткани — так называемая липотимома, образование которой обычно протекает бессимптомно.
Патогенез (что происходит?) во время Тимомы:
Опухоль обычно небольших размеров, покрыта капсулой, относительно доброкачественная. Однако понятие «доброкачественная тимома» весьма условно, так как в ряде случаев те опухоли, которые при гистологическом исследовании расцениваются как доброкачественные, нередко имеют тенденцию к инфильтративному росту, метастазированию и дают рецидивы после их удаления.
Доброкачественные тимомы длительное время могут протекать бессимптомно, достигая иногда значительных размеров. При этом отмечаются признаки сдавливания органов средостения (ощущение сдавливания, одышка, сердцебиение, набухание шейных вен, цианоз лица). У детей они могут вызвать деформацию грудной клетки — выбухание грудины. Злокачественная тимома составляет около 20-30%. Злокачественные опухоли вилочковой железы характеризуются бурным инфильтративным ростом, ранним и обширным метастазированием. Метастазирует в ближайшие лимфатические узлы и отдаленные органы (реже).
При любом гистологическом типе строения опухоли в толще ее нередко встречаются очаги некроза, кровоизлияния с последующим кистообразованием, фиброзом.
У 10-50% больных с тимомами и задержкой инволюции тимуса выявляются симптомы миастении.
Симптомы Тимомы:
Клиническая картина тимом весьма разнообразна. Около 50% случаев образования опухолей протекает бессимптомно и выявляется во время профилактических рентгенологических исследований или проявляется симптомами сдавливания органов переднего средостения.
При значительном сдавливании появляется чувство стеснения за грудиной, неприятные ощущения и боли, одышка, набухание шейных вен, одутловатость и синюшная окраска лица. Особенно выражены респираторные нарушения у детей вследствие сдавливания относительно узкой податливой трахеи.
Наиболее часто тимомы сочетаются с миастенией, реже — с агаммаглобулинемией, арегенераторной анемией, синдромом Иценко-Кушинга.
В течении болезни можно выделить бессимптомный период и период выраженных клинических проявлений. Длительность бессимптомного периода зависит от локализации и размеров новообразования, его характера (злокачественное, доброкачественное), скорости роста, взаимоотношений с органами и образованиями средостения. Очень часто новообразование длительное время развивается бессимптомно, и его случайно обнаруживают при профилактическом рентгенологическом исследовании грудной клетки.
Клинические признаки новообразований состоят из:
- симптомов сдавливания или прорастания опухоли в соседние органы и ткани;
- общих проявлений заболевания;
- специфических симптомов, характерных для различных новообразований.
Наиболее частыми симптомами являются боли, возникающие вследствие сдавливания или прорастания опухоли в нервные стволы или нервные сплетения, что возможно как при доброкачественных, так и при злокачественных новообразованиях. Боли, как правило, неинтенсивные, локализующиеся на стороне поражения, и нередко иррадиируют в плечо, шею, межлопаточную область. Боли с левосторонней локализацией часто похожи на боли при стенокардии. При возникновении болей в костях следует предполагать наличие метастазов. Сдавливание или прорастание опухолью пограничного симпатического ствола обусловливает возникновение синдрома, характеризующегося опущением верхнего века, расширением зрачка и западением глазного яблока на стороне поражения, нарушением потоотделения, изменением местной температуры и дермографизма. Поражение возвратного гортанного нерва проявляется осиплостью голоса, диафрагмального нерва — высоким стоянием купола диафрагмы. Сдавливание спинного мозга ведет к расстройствам функции спинного мозга.
Проявлением компрессионного синдрома является и сдавливание крупных венозных стволов, и в первую очередь верхней полой вены (синдром верхней полой вены). Он проявляется нарушением оттока венозной крови от головы и верхней половины туловища: у больных появляются шум и тяжесть в голове, усиливающиеся в наклонном положении; боли в груди, одышка, отечность и синюшность лица, верхней половины туловища, набухание вен шеи и грудной клетки. Центральное венозное давление повышается до 300-400 мм вод. ст. При сдавливании трахеи и крупных бронхов возникают кашель и одышка. Сдавливание пищевода может вызвать дисфагию — нарушение прохождения пищи.
На поздних стадиях развития новообразований возникают: общая слабость, повышение температуры тела, потливость, похудание, которые характерны для злокачественных опухолей. У некоторых больных наблюдаются проявления нарушений, связанных с интоксикацией организма продуктами, выделяемыми растущими опухолями. К ним относится артралгический синдром, напоминающий ревматоидный полиартрит; боли и припухлость суставов, отеки мягких тканей конечностей, нарастание частоты сердечных сокращений, нарушение сердечного ритма.
Таким образом, клинические признаки новообразований тимуса весьма многообразны, однако они проявляются в поздних стадиях развития заболевания и не всегда позволяют установить точный этиологический и топографо-анатомический диагноз. Важным для диагностики являются данные рентгенологических и инструментальных методов, особенно для распознавания ранних стадий заболевания.
Диагностика Тимомы:
Синдромы, сопутствующие тимоме, заставляют начать целенаправленное исследование для обнаружения тимомы, поэтому опухоли раньше выявляются и имеют сравнительно небольшие размеры. Бессимптомно развивающиеся опухоли вилочковой железы достигают значительно больших размеров к моменту обнаружения или появления симптомов сдавления органов средостения. Опухоли размером 3 см в диаметре и меньше выявляются с помощью компьютерной томографии. Быстрое увеличение опухоли при динамическом наблюдении, неровные нечеткие контуры указывают на злокачественный ее характер.
Основным методом диагностики новообразований является рентгенологический. Применение комплексного рентгенологического исследования позволяет в большинстве случаев определить локализацию патологического образования — средостение или соседние органы и ткани (легкие, диафрагма, грудная стенка) и распространенность процесса.
К рентгенологическим методам обследования больного с новообразованием тимуса относятся: рентгеноскопия, рентгенография и томография грудной клетки, контрастное исследование пищевода.
Рентгеноскопия дает возможность выявить патологическую тень, составить представление о ее локализации, форме, размерах, подвижности, интенсивности, контурах, установить отсутствие или наличие пульсации ее стенок. В ряде случаев можно судить о связи выявленной тени с расположенными рядом органами.
Для уточнения полученных при рентгеноскопии данных производят рентгенографию. При этом уточняют структуру затемнения,его контуры, отношение новообразования к соседним органам и тканям. Контрастирование пищевода помогает оценить его состояние, определить степень смещения или прорастания опухолью.
При наличии увеличенных лимфатических узлов надключичных областей проводят их биопсию, что позволяет определить их метастатическое поражение или установить системное заболевание. При наличии компрессионного синдрома производят измерение центрального венозного давления.
Больным с новообразованиями выполняют общий и биохимический анализ крови. При подозрении на эхинококкоз показано определение реакции латексагглютинации с эхинококковым антигеном. Изменения морфологического состава периферической крови обнаруживаются, главным образом, при злокачественных опухолях (анемия, лейкоцитоз, лимфопения, повышенная скорость оседания эритроцитов), воспалительных и системных заболеваниях. При сочетании опухоли с аутоиммунными заболеваниями повышается титр аутоантител против различных антигенов.
Рентгенсемиотика опухолей и кист вилочковой железы. Рентгенологическая семиотика. В прямой проекции по правому или левому Контуру срединной тени выявляется неправильной формы полуовальная тень средней или высокой интенсивности. Уровень расположения этой тени различен, но чаще это верхний или средний отдел срединной тени. Структура затемнения однородна, очертания его обычно бугристые, крупноволнистые, реже гладкие.
Как и при других образованиях, расположенных в непосредственной близости к сердцу и магистральным сосудам, тень тимомы обладает передаточной пульсацией. Исследование в боковой проекции позволяет определить, что затемнение располагается спереди и примыкает к тени грудины. Иногда есть необходимость провести послойную томографию. Особенно демонстративна рентгенологическая картина при пневмомедиастинуме.
Четкие очертания опухоли и отграниченность ее от соседних органов и тканей дают основание предположить доброкачественный вариант тимомы. Злокачественный вариант опухоли вилочковой железы проявляется обычно двусторонним расширением срединной тени с нечеткими бугристыми очертаниями и быстрым увеличением на фоне заметного ухудшения общего состояния больных.
Дифференциальная диагностика. От загрудинного зоба тимома отличается отсутствием связи с областью шеи и наличием отчетливо выявляемой верхней границы; тень опухоли не смещается кверху при глотании.
От дермоидов и тератоидов, располагающихся в этом же отделе средостения, тимому отличают бугристые очертания. Для тератодермоидов типично наличие ровных очертаний и правильной овоидной формы, что для тимомы исключение.
Лечение Тимомы:
Основным методом лечения больных с опухолями вилочковой железы является хирургический — удаление вилочковой железы с опухолью. И чем раньше будет выполнено хирургическое вмешательство, тем лучше, так как нередко опухоль имеет инвазивный рост, вовлекая в процесс жизненно важные органы, из-за чего опухоль оказывается нерезектабельной. При операции по поводу тимомы необходимо удалять не только опухоль, но и обязательно — всю вилочковую железу и, если возможно, всю жировую клетчатку переднего средостения.
В противном случае может быть рецидив опухоли и рецидив миастении. Операции выполняются трансстернальным доступом, который позволяет произвести хорошую ревизию и удалить опухоль, вилочковую железу и прилежащую жировую клетчатку переднего средостения. Если при гистологическом исследовании опухоль оказывается злокачественной, после операции больного (после снятия с раны операционных швов) необходимо перевести в специализированное онкологическое учреждение для химио-и лучевого лечения.
Ранний послеоперационный период у больных миастенией с опухолью вилочковой железы протекает тяжелее, чем у больных с гиперплазией железистой ткани.
Чаще наблюдается миастенический криз, требующий многодневной искусственной вентиляции легких, трахеотомии, интенсивной терапии, включая современные методы детоксикации и др.
Лучевая терапия вилочковой железы до операции проводится больным пожилого возраста с сопутствующими заболеваниями, так как риск операции у них слишком высок. В дальнейшем, может быть, некоторым из них при улучшении общего состояния удастся выполнить радикальную операцию. Большинству же в оперативном лечении приходится отказывать.
Определенный лечебный эффект оказывают ингибиторы холинэстеразы: галантамин (по 1 мл 1%-ного водного раствора), прозерин (по 1 мл 0,05%-ного раствора). Глюкокортикоиды дают временный эффект.
К каким докторам следует обращаться если у Вас Тимома:
Онколог
Эндокринолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Тимомы, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу.
Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Другие заболевания из группы Онкологические заболевания:
Если Вас интересуют еще какие-нибудь виды болезней и группы заболеваний человека или у Вас есть какие-либо другие вопросы и предложения – напишите нам, мы обязательно постараемся Вам помочь.
Тимома | Сидарс-Синай
Не то, что вы ищете?
Обзор
Тимома и карцинома тимуса — это тип рака, который поражает вилочковую железу — орган, расположенный между легкими и являющийся частью лимфатической и иммунной систем. В тимусе созревают Т-клетки, прежде чем они попадают в лимфатические узлы по всему телу. Эти Т-клетки очень важны для способности организма адаптироваться к новым болезням, вызываемым бактериями, вирусами и грибковыми инфекциями, и бороться с ними.
Тимус достигает полной зрелости в период полового созревания. После этой стадии орган начинает медленно замещаться жировой тканью по мере старения пациента.
В прошлом тимома считалась медицинским сообществом как доброкачественная (доброкачественная) или злокачественная (злокачественная). Однако в настоящее время считается, что тимома всегда является злокачественной, и лучший способ определить, повторится ли заболевание после лечения, — это проверить, распространились ли опухоли на другие области.
См. Также эмфизему, опухоли средостения, мезотелиому и саркоидоз для других заболеваний легких.
Симптомы
Симптомы тимомы и карциномы тимуса будут варьироваться от пациента к пациенту в зависимости от тяжести состояния и от того, распространилась ли опухоль на другие части тела. На ранних стадиях заболевания пациенты могут вообще не замечать никаких симптомов. При наличии симптомов они могут включать:
- Одышка
- Кашель, который может содержать кровь
- Боль в груди
- Проблемы с глотанием
- Потеря аппетита
- Похудание
Если опухоль поражает главный кровеносный сосуд между головой и сердцем, известный как верхняя полая вена, может развиться синдром верхней полой вены.Симптомы этого синдрома могут включать:
- Отек лица, шеи и верхней части грудной клетки, иногда синеватого цвета
- Набухание видимых вен в этой части тела
- Головные боли
- Чувство головокружения или дурноты
Тимома и карцинома тимуса могут вызывать вторичные состояния, которые развиваются из-за опухоли. Эти вторичные состояния часто включают аутоиммунные нарушения, которые заставляют организм атаковать себя, такие как миастения, аплазия красных кровяных телец, гипогаммаглобулинемия и другие аутоиммунные нарушения.Также могут присутствовать симптомы этих аутоиммунных заболеваний.
Причины и факторы риска
В Соединенных Штатах тимома чаще всего диагностируется у жителей азиатских и тихоокеанских островов. Риск развития этого состояния увеличивается с возрастом, и большинству пациентов на момент постановки диагноза уже за 70.
Диагностика
Диагностика тимомы и карциномы тимуса может произойти непреднамеренно, если пациенту по другой причине сделали рентген грудной клетки или компьютерную томографию.
Если этого не происходит, пациент может посетить своего врача, потому что он испытывает симптомы и ему в это время поставлен диагноз. Диагностика состояния обычно начинается с физического осмотра и изучения истории болезни пациента и симптомов. Единственный способ поставить диагноз тимомы — провести биопсию пораженной ткани. Другие диагностические тесты могут быть выполнены, чтобы лучше понять состояние.
Биопсия пораженной ткани — единственный способ поставить диагноз тимомы.Во время биопсии образец ткани можно удалить с помощью иглы или во время хирургической процедуры. Затем эту ткань исследуют под микроскопом, чтобы определить, присутствует ли рак.
Рентген грудной клетки, компьютерная томография, магнитно-резонансная томография (МРТ) или позитронно-эмиссионная томография (ПЭТ) могут использоваться для получения изображения того, что происходит внутри тела, и часто используются для постановки первоначального диагноза и лучшего понимания состояние пациента. Если эти визуализационные тесты предполагают наличие тимомы или других видов рака, выполняется биопсия.
Также могут быть выполнены анализы крови для проверки маркеров, указывающих на наличие рака или аутоиммунного заболевания.
Лечение
Лечение тимомы и карциномы тимуса будет зависеть от стадии заболевания и от того, распространилось ли оно на другие области. Большинство методов лечения включают хирургическое вмешательство, лучевую терапию, химиотерапию или комбинацию одного или нескольких из этих методов лечения.
Когда опухоль может быть полностью удалена во время операции, это обычно лучший вариант лечения.Часто это единственное необходимое лечение на ранних стадиях тимомы. Когда рак перешел на более позднюю стадию, можно использовать хирургическое вмешательство, чтобы удалить как можно большую часть опухоли.
Лучевая терапия используется после операции, когда тимома находится на более поздней стадии и не может быть полностью удалена во время операции. Лучевая терапия направляет рентгеновский луч на опухоль, чтобы разрушить раковые клетки. Это также может помочь уменьшить опухоль перед операцией.
В химиотерапии используется смесь лекарств, которые убивают раковые клетки.Эти лекарства также могут повредить или разрушить здоровые клетки во время лечения; однако большинство побочных эффектов проходят после завершения лечения. Химиотерапия обычно используется для пациентов с тимомой стадии IVB, которую невозможно полностью удалить во время операции или если рак продолжает возвращаться.
Раннее лечение может помочь добиться лучших результатов. Поскольку это состояние встречается редко и его сложно диагностировать, важно, чтобы пациенты обращались за медицинской помощью к специалисту, знакомому с тимомой.Квалифицированный и высококвалифицированный персонал Института легких женской гильдии работает как многопрофильная команда, чтобы определить лучший вариант лечения для каждого пациента.
Не то, что вы ищете?
.
Тимома: что это такое, симптомы, причины, профилактика и лечение
Что такое тимома?
Тимома, или карцинома тимуса, представляет собой опухоль, происходящую из эпителиальных клеток вилочковой железы, расположенных рядом с грудиной, в верхней части переднего средостения, за грудиной. Это довольно редкая опухоль, которая обычно поражает людей от 40 до 70 лет (хотя она может поражать людей любого возраста) и в равной степени поражает мужчин и женщин.
В зависимости от активности и стадии инвазивного роста тимомы можно разделить на:
- Стадия I: опухоль полностью инкапсулирована в вилочковой железе и не распространилась на окружающие структуры;
- Стадия II: опухоль распространилась через капсулу на окружающую жировую ткань и медиастинальную плевру;
- III стадия: опухоль распространилась на соседние органы;
- Стадия IV: метастазы в другие органы, достигающие перикарда, плевры, кровеносных сосудов и лимфатических узлов.

Прогноз тимомы:
Перспективы тимомы зависят от активности опухоли, которая обычно является медленной, и от стадии, которой опухоль достигла.
Каковы симптомы тимомы?
У подавляющего большинства людей с тимомой симптомы отсутствуют.
Обычно это:
Слабость мышц
- Дисфония
- Дисфагия
- Боль в груди
- Мышечная боль
- Отек
- Высокая температура
- Мышечная гипотрофия
- Похудание
- Чувство удушья
- Кашель
Как диагностируется тимома?
Вам нужно будет сделать рентген грудной клетки.Если у вас тимома, рентгеновское сканирование покажет новообразование в виде образования около сердца. Чтобы определить, какое лечение лучше всего подойдет вам, вам потребуется биопсия (путем хирургического удаления образца ткани) и компьютерная томография, чтобы оценить степень распространения тимомы.
Что вызывает тимому?
Неясно, что вызывает тимому, а также какие факторы риска могут привести к ее развитию.
Как предотвратить тимому?
Учитывая, что ни причины, ни факторы риска тимомы пока не ясны, нет никаких указаний относительно того, что делать с точки зрения профилактики.
Как лечится тимома?
Лечение тимомы зависит от того, какой стадии она достигнута, и от вашего общего состояния здоровья:
- Хирургия: это наиболее распространенный вариант хирургического удаления тимомы;
- Радиотерапия: ее можно проводить после операции, чтобы убить оставшиеся опухолевые клетки и избежать их разрастания. Это также делается в случае невозможности операции;
- Химиотерапия: проводится для уменьшения размера опухоли или предотвращения ее роста.
С каким врачом мне поговорить?
Вам следует обратиться к торакальному хирургу или онкологу.
.
Что такое тимома? — Facty Health
Тимомы — это редкие опухоли, которые растут из эпителиальных клеток вилочковой железы, железы, необходимой для иммунной и эндокринной систем. Заболевание заболевает менее чем у одного человека из 1,5 миллиона — около 400 случаев в год. Тимомы являются злокачественными, хотя они медленно растут, из-за своего местоположения и способности вторгаться в жизненно важные пространства и вызывать осложнения. Существуют разные типы тимом.
Что такое вилочковая железа?
Тимус — это железа за грудиной перед перикардом.Он получает кровь из внутренних грудных и перикардиофренических артерий, а также из нижней щитовидной железы. Тимус весит от одной до полутора унций и отвечает за выработку гормона тимозина, который стимулирует Т-клетки, которые не дают иммунной системе включиться. В период полового созревания железа становится неактивной и сокращается, оставляя после себя пучки цитоплазматических волокон, называемых тельцами Хассалла.
 Nerthuz / Getty Images
Nerthuz / Getty Images
Связь с миастенией Gravis
Миастения (MG) — это аутоиммунное заболевание, характеризующееся слабостью и утомляемостью произвольных мышц.Это происходит, когда антитела разрушают или блокируют нейротрансмиттер ацетилхолин, который заставляет мышцы сокращаться и активирует болевые реакции и мышечный рецептор белка, называемого тирозинкиназой. Оказывается, у половины людей с тимомами есть MG, а у 15% людей с MG развиваются тимомы. У людей с тимомой-ассоциированным MG развивается воспаление в сердечных мышцах, которое увеличивает вероятность смерти, связанной с сердечными заболеваниями.
 inewsistock / Getty Images
inewsistock / Getty Images
Склерозирующая тимома
Врачи впервые в 1994 году определили склерозирующую тимому, редкую фиброзную опухоль, у 65-летнего мужчины без симптомов.Несмотря на узелок на груди, у мужчины не было одышки или боли в груди. В других случаях опухоли были от пяти до десяти сантиметров в диаметре. Каждый из них имел твердую твердую консистенцию, похожую на склеротическую ткань, на долю которой приходится почти 90 процентов ее массы. В большинстве случаев пациенты удаляют новообразования без рецидива. Во всем мире известно менее 20 случаев.
 OGphoto / Getty Images
OGphoto / Getty Images
Симптомы
Некоторые люди с тимомой могут изначально не испытывать никаких симптомов, но поскольку это грудное образование, признаки могут быть разными.У некоторых могут быть приступы анемии и частые инфекции. Из-за близости к сердцу и легким люди могут испытывать боль или давление в области груди, а также одышку. Также может возникнуть отек рук или лица из-за массового сдавливания связанных нервов, а также головокружение, усталость и двоение в глазах.
 .
.
Определение тимомы по Медицинскому словарю
Тимома
Определение
Тимомы являются наиболее распространенной опухолью вилочковой железы.
Описание
Тимус расположен в верхней части грудной клетки чуть ниже шеи. Это небольшой орган, который производит определенные типы белых кровяных телец до рождения и в детстве. Эти белые кровяные клетки называются лимфоцитами и являются важной частью иммунной системы организма. После выхода из тимуса лимфоциты попадают в лимфатические узлы, где помогают бороться с инфекциями.Вилочковая железа становится меньше во взрослом возрасте и постепенно замещается жировой тканью.
Тимомы, хотя и встречаются редко, являются наиболее распространенным типом рака тимуса. Они возникают из эпителиальных клеток тимуса, которые составляют покрытие тимуса. Тимомы часто содержат лимфоциты, которые не являются злокачественными. Тимомы классифицируются как неинвазивные (ранее называемые «доброкачественными») или инвазивные (ранее называемые «злокачественными»). Неинвазивные тимомы — это те, в которых опухоль инкапсулирована и легко удаляется.Инвазивные тимомы распространились на близлежащие структуры (например, легкие), и их трудно удалить. Примерно от 30% до 40% тимом относятся к инвазивному типу.
Тимома одинаково поражает мужчин и женщин. Обычно его диагностируют в возрасте от 40 до 60 лет. Тимомы у детей встречаются редко.
Причины и симптомы
Причина тимомы неизвестна. Рак возникает, когда нарушаются нормальные механизмы, контролирующие рост клеток, в результате чего клетки непрерывно растут без остановки.Это вызвано повреждением ДНК в клетке.
Примерно 40% пациентов с диагнозом тимома не имеют никаких симптомов. Симптомы у остальных 60% пациентов вызваны давлением увеличенного тимуса на трахею (трахею) или кровеносные сосуды или паранеопластическими синдромами. Паранеопластические синдромы — это совокупность симптомов у онкологических больных, которые нельзя объяснить опухолью. Семьдесят один процент тимом связаны с паранеопластическими синдромами. Наиболее распространенными синдромами, связанными с тимомой, являются аплазия чистых эритроцитов (с аномально низким уровнем эритроцитов), миастения (мышечное заболевание) и гипогаммаглобулинемия (с аномально низким уровнем антител).Эти состояния представляют собой аутоиммунные заболевания — те, при которых организм атакует определенные нормальные клетки тела.
Симптомы тимомы могут включать:
- одышка
- отек лица
- кашляет
- боль в груди
- мышечная слабость (особенно в глазах, шее и груди, вызывающая проблемы со зрением, глотанием и дыханием)
- слабость
- головокружение
- одышка
- усталость
Диагноз
Врач проведет полный медицинский осмотр.Он или она может почувствовать ощущение полноты в нижней части шеи. Могут быть выполнены обычные анализы крови. Визуализирующие исследования необходимы, потому что симптомы тимомы могут быть вызваны многими другими заболеваниями. Тимомы могут быть идентифицированы с помощью рентгена грудной клетки, магнитно-резонансной томографии и компьютерной томографии. Может быть проведена биопсия, при которой небольшой образец опухоли удаляется и исследуется под микроскопом. Однако из-за риска «посева» раковых клеток биопсия обычно не выполняется.Есть несколько различных методов биопсии тимомы. Для медиастиноскопии через небольшой разрез в нижней части шеи пропускают камеру с подсветкой в виде палочки (эндоскоп) и специальные инструменты. Хирург видит опухоль на мониторе и может вырезать небольшие образцы для микроскопического анализа. Медиастиноскопия проводится под общим наркозом. В качестве альтернативы будет проведена пункционная биопсия, при которой длинная игла вводится через кожу в опухоль. При биопсии с тонкой иглой используется тонкая игла, а при биопсии с большим стержнем — более широкая.Игольная биопсия может проводиться одновременно с компьютерной томографией. Пациентам с затрудненным дыханием может быть сделана бронхоскопия для исследования дыхательной трубы. Эндоскоп, в данном случае бронхоскоп, вводится через рот в дыхательное горло. Врач будет искать опухоли и может выполнить биопсию.
Лечение
Клиническая стадия
Существует более одного типа системы стадирования тимомы; но система Масаока, хирургическая система стадирования, разработанная в 1981 году, используется наиболее часто.Тимома подразделяется на четыре стадии (I, II, III и IV), которые могут быть далее подразделены (A и B) в зависимости от распространения раковой ткани. Система стадий Масаока выглядит следующим образом:
- Стадия I. Тимома полностью лежит в тимусе.
- Этап II. Тимома распространилась из тимуса и вторглась во внешний слой легкого (плевру) или близлежащую жировую ткань.
- III этап. Тимома распространилась на другие соседние ткани верхней части грудной клетки, включая внешний слой сердца (перикард), легкие или основные кровеносные сосуды сердца.
- Stage IVA. Тимома распространилась по перикарду и / или плевре.
- Стадия IVB. Тимома распространилась на органы в других частях тела.
В 1999 г. Всемирная организация здравоохранения (ВОЗ) приняла новую систему классификации опухолей тимуса. Эта система представляет собой гистологическую классификацию, что означает, что она основана на микроскопических характеристиках клеток, составляющих опухоль. В системе классификации ВОЗ тимомы классифицируются по типам A, AB, B1, B2, B3 и C в зависимости от степени тяжести.
Лечение тимомы зависит от стадии рака и общего состояния здоровья пациента. Поскольку тимомы встречаются очень редко, определенных планов лечения нет. Варианты лечения включают хирургическое вмешательство, лучевую терапию и / или химиотерапию. Предпочтительным лечением является хирургическое удаление опухоли. Операция часто является единственным методом лечения опухолей I стадии. Лечение тимомы часто облегчает симптомы, вызванные паранеопластическими синдромами.
Лечение, которое призвано помочь первичному лечению, называется адъювантной терапией.Например, химиотерапия может использоваться вместе с хирургическим вмешательством для лечения тимомы. Тимомы II, III и IV стадий часто лечат хирургическим путем и некоторой формой адъювантной терапии.
Хирургия
Тимому можно лечить путем хирургического удаления (резекции) опухоли и части близлежащих здоровых тканей. Удаление всей вилочковой железы называется тимэктомией. Операция на вилочковой железе обычно проводится через грудную стенку путем вскрытия грудной кости (грудины). Эта процедура называется срединной стернотомией.Когда полное удаление опухоли невозможно, хирург удаляет как можно большую часть опухоли (операция по удалению опухоли, субтотальная резекция). В этих случаях, если опухоль распространилась, операция может включать удаление таких других тканей, как плевра, перикард, кровеносные сосуды сердца, легких и нервов.
Лучевая терапия
Лучевая терапия использует высокоэнергетическое излучение рентгеновских лучей и гамма-лучей для уничтожения раковых клеток. Излучение, производимое устройством, находящимся вне тела, называется внешней лучевой терапией.Лучевая терапия часто используется в качестве адъювантной терапии после операции, чтобы снизить вероятность рецидива рака. Радиация может использоваться для уничтожения раковых клеток в случаях, когда опухоль была удалена только частично. Его можно использовать перед операцией, чтобы уменьшить большую опухоль. Лучевая терапия не очень эффективна при использовании отдельно, хотя ее можно использовать отдельно, когда пациент слишком болен, чтобы выдержать операцию.
Кожа в обработанной области может покраснеть и стать сухой, и на восстановление нормального состояния может уйти до года.Облучение грудной клетки может повредить легкие, вызывая одышку и другие проблемы с дыханием. Кроме того, трубка, проходящая между ртом и желудком (пищевод), может быть раздражена радиацией, вызывая затруднения при глотании. Усталость, расстройство желудка, диарея и тошнота также являются частыми жалобами пациентов, получающих лучевую терапию. Большинство побочных эффектов проходят примерно через две-три недели после окончания лучевой терапии.
Химиотерапия
Химиотерапия использует противоопухолевые препараты для уничтожения раковых клеток.Препараты вводятся внутрь (перорально) или внутривенно. Они попадают в кровоток и могут перемещаться во все части тела. Перед операцией по уменьшению опухоли может быть назначена химиотерапия, которая называется неоадъювантной терапией. Клетки тимомы очень чувствительны к противоопухолевым препаратам, особенно цисплатину, доксорубицину и ифосфамиду. Обычно назначают комбинацию лекарств, потому что она более эффективна, чем одно лекарство при лечении рака. Кортикостероиды также используются для лечения тимомы. Побочные эффекты химиотерапии значительны и включают расстройство желудка, рвоту, потерю аппетита, выпадение волос (алопецию), язвы во рту и усталость.У женщин могут наблюдаться язвы во влагалище, изменения менструального цикла и преждевременная менопауза. Также повышается вероятность заражения.
Альтернативное лечение
Хотя альтернативные и дополнительные методы лечения используются многими онкологическими больными, существует очень мало контролируемых исследований эффективности таких методов лечения. Техники разум-тело, такие как молитва, биологическая обратная связь, визуализация, медитация и йога, не показали никакого эффекта в уменьшении рака; но они могут уменьшить стресс и уменьшить некоторые побочные эффекты лечения рака.Герсона, макробиотическая, ортомолекулярная и канцерогенная терапия — неэффективные методы лечения рака.
Клинические исследования сульфата гидразина показали, что он не влияет на рак и даже ухудшает здоровье и самочувствие испытуемых. Одно клиническое исследование препарата амигдалин (лаэтрил) показало, что он не влияет на рак. Лаэтрил может быть токсичным и стал причиной смерти. Акулий хрящ был изучен как средство лечения рака и в настоящее время изучается FDA в клинических испытаниях. Хотя результаты неоднозначны, клинические исследования показывают, что мелатонин может увеличить продолжительность и качество жизни онкологических больных.
Селен в безопасных дозах может замедлить прогрессирование рака. Лабораторные исследования и исследования на животных показывают, что куркумин, активный ингредиент куркумы, обладает противораковой активностью. Согласно лабораторным исследованиям и исследованиям на животных, грибы майтаке могут укреплять иммунную систему. Результаты лабораторных исследований свидетельствуют о том, что омела обладает противораковыми свойствами; Однако клинических исследований не проводилось.
Прогноз
Пятилетняя выживаемость тимом составляет 96% для стадии I, 86% для стадии II, 69% для стадии III и 50% для стадии IV.Тщательное (радикальное) хирургическое вмешательство увеличивает выживаемость. Почти у 15% пациентов с тимомой развивается второй рак.
Тимомы редко распространяются (метастазируют) за пределы грудной полости. Метастазы обычно ограничиваются плеврой. Инвазивные тимомы склонны к рецидивам даже через 10-15 лет после операции. Частота рецидивов резко снижается, а пятилетняя выживаемость резко увеличивается у пациентов, получающих адъювантную лучевую терапию.
Профилактика
Из-за отсутствия известных факторов риска развития тимомы не существует и профилактических мер.Однако может быть связь между раком тимуса и облучением грудной клетки.
Ресурсы
Книги
Брюсс, Кэтрин, Солтер, Кристинг и Эсмеральда Галан, редакторы. Руководство Американского онкологического общества по дополнительным и альтернативным методам лечения рака . Атланта: Американское онкологическое общество, 2000.
Кэмерон, Роберт, Лерер, Патрик и Чарльз Томас. «Новообразования средостения». В Рак: принципы и практика онкологии , под редакцией Винсента ДеВита, Хеллмана, Сэмюэля и Стивена Розенберга.Филадельфия: Липпинкотт Уильямс и Уилкинс, 2001, стр. 1019-36.
Периодические издания
Джакконе, Джузеппе. «Лечение тимомы и тимического рака». Анналы онкологии 11, Дополнение 3 (2000): 245-6.
Muller-Hermelink, H., and A. Marx. «Тимома». Current Opinion in Oncology 12 (сентябрь 2000 г.): 426-33.
Томас, Чарльз, Райт, Кэмерон и Патрик Лерер. «Тимома: современное состояние». Журнал клинической онкологии 17 (июль 1999 г.): 2280-89.
Организации
Американское онкологическое общество. 1599 Clifton Road NE, Атланта, Джорджия 30329. (800) ACS-2345. http://www.cancer.org .
Научно-исследовательский институт рака, Национальная штаб-квартира. 681 Fifth Ave., New York, NY 10022. (800) 992-2623. http://www.cancerresearch.org .
Национальные институты здравоохранения. Национальный институт рака. 9000 Rockville Pike, Bethesda, MD 20982. Служба информации о раке: (800) 4-CANCER. http: //cancernet.nci.nih.gov .
Ключевые термины
Адъювантная терапия — Лечение, предназначенное для оказания помощи первичному лечению. Адъювантными методами лечения рака тимуса являются лучевая терапия и химиотерапия. Инвазивный — описательный термин для тимомы, распространившейся за пределы внешней стенки вилочковой железы. Лимфоцит — Тип лейкоцитов, обнаруженных в тимусе. Неоадъювантная терапия — Лучевая терапия или химиотерапия, используемые для уменьшения опухоли перед хирургическим удалением опухоли. Паранеопластический синдром — Набор симптомов, связанных с раком, но не вызванных непосредственно раком. Плевра — Наружное покрытие легких. .
