Плацента – это орган, который позволяет выносить ребенка в утробе матери. Он поставляет плоду полезные вещества, защищает его от внутренней среды организма матери, вырабатывает гормоны, необходимые для поддержания беременности и еще много разных функций, о которых нам можно только догадываться.
Формирование плаценты
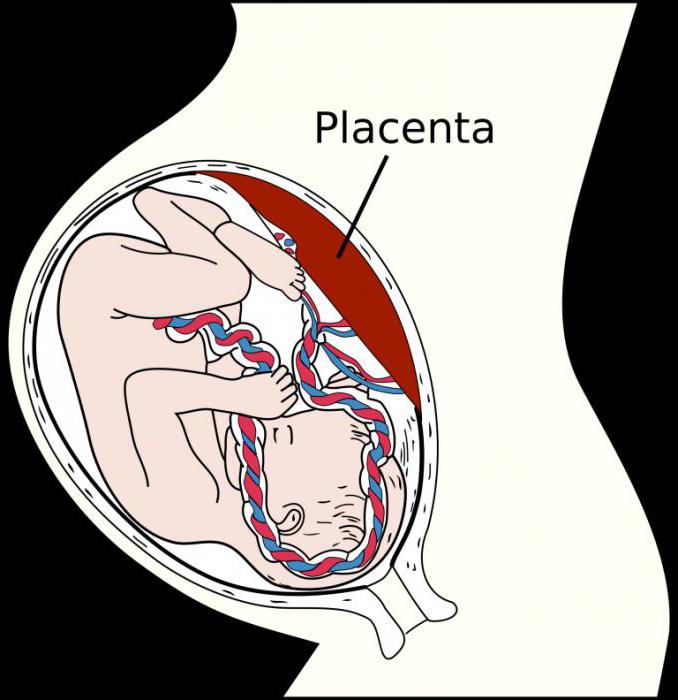
Образование плаценты начинается с того момента, как плодное яйцо прикрепляется к стенке матки. Эндометрий срастается с оплодотворенной яйцеклеткой, плотно фиксируя ее к стенке матки. В месте соприкосновения зиготы и слизистой со временем вырастает плацента. Так называемая плацентация начинается уже с третьей недели беременности. До шестой недели зародышевая оболочка называется хорионом.
До двенадцатой недели плацента не имеет четкой гистологической и анатомической структуры, но после, вплоть до середины третьего триместра, имеет вид диска, прикрепленного к стенке матки. С внешней стороны от нее к ребенку отходит пуповина, а внутренняя сторона представляет собой поверхность с ворсинками, которые плавают в материнской крови.
Функции плаценты
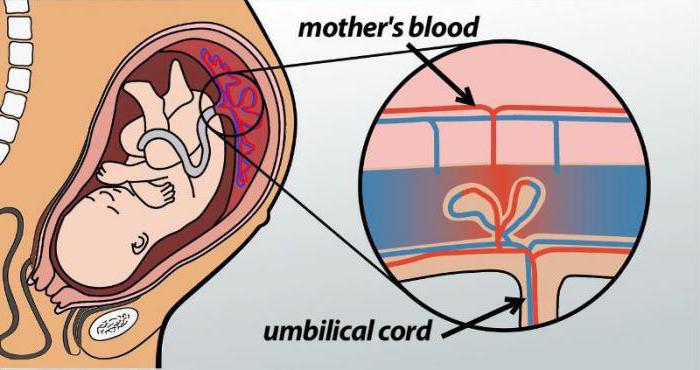
Детское место формирует связь между плодом и материнским организмом через обмен кровью. Это называется гематоплацентарный барьер. Морфологически он представляет собой молодые сосуды с тонкой стенкой, которые образуют мелкие ворсинки по всей поверхности плаценты. Они соприкасаются с лакунами, расположенными в стенке матки, и между ними циркулирует кровь. Этот механизм обеспечивает все функции органа:
- Газообмен. Кислород с током крови матери попадает к плоду, а обратно транспортируется углекислый газ.
- Питание и выделение. Именно через плаценту ребенок получает все необходимые для роста и развития вещества: воду, витамины, минералы, электролиты. А после того как организм плода метаболизирует их в мочевину, креатинин и другие соединения, плацента все утилизирует.
- Гормональная функция. Плацента выделяет гормоны, которые способствуют сохранению беременности: прогестерон, хорионический гонадотропин, пролактин. На ранних сроках эту роль берет на себя желтое тело, расположенное в яичнике.
- Защита. Гематоплацентарный барьер не позволяет антигенам из крови матери попадать в кровь ребенка, кроме того, плацента не пропускает многие лекарственные препараты, собственные иммунные клетки и циркулирующие иммунные комплексы. Однако она проницаема для наркотических веществ, алкоголя, никотина и вирусов.
Степени зрелости плаценты
Степень созревания плаценты зависит от срока беременности женщины. Этот орган растет вместе с плодом и погибает после его рождения. Выделяют четыре степени зрелости плаценты:
- Нулевая – при нормальном течении беременности длится до семи лунных месяцев. Она относительно тонкая, постоянно увеличивается и формирует новые лакуны.
- Первая – соответствует восьмому гестационному месяцу. Рост плаценты прекращается, она становится толще. Это один из критических периодов в жизни плаценты, и даже незначительное вмешательство может спровоцировать отслойку.
- Вторая – продолжается до конца беременности. Плацента уже начинает стареть, после девяти месяцев напряженной работы она готова покинуть полость матки вслед за ребенком.
- Третья – может наблюдаться с тридцать седьмой недели гестации включительно. Это естественное старение органа, который выполнил свою функцию.
Прикрепление плаценты
Чаще всего расположена плацента по задней стенке матки или переходит на боковую стенку. Но выяснить это окончательно можно, только когда две трети беременности уже позади. Это связано с тем, что матка увеличивается в размерах и меняет свою форму, и плацента сдвигается вместе с ней.
Обычно во время текущего УЗИ-осмотра врач отмечает расположение плаценты и высоту ее прикрепления относительно маточного зева. В норме плацента по задней стенке находится высоко. Не менее семи сантиметров должно быть между внутренним зевом и краем плаценты к третьему триместру. Иногда она даже заползает на дно матки. Хотя специалисты считают, что такое расположение тоже не является гарантом удачного родоразрешения. Если эта цифра ниже, то доктора акушеры-гинекологи говорят о низком расположении плаценты. Если в области зева присутствуют ткани плаценты, то это свидетельствует о ее предлежании.
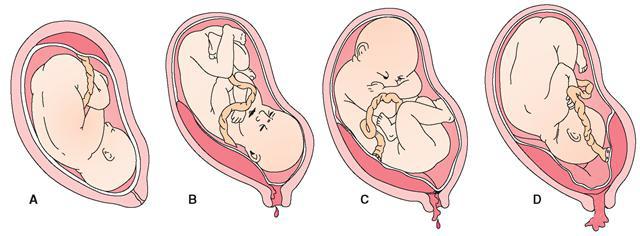
Выделяют три вида предлежания:
- Полное, когда внутренний зев перекрыт плацентой. Так что в случае ее преждевременной отслойки будет массивное кровотечение, которое повлечет за собой гибель плода.
- Частичное предлежание означает, что зев перекрыт не более чем на треть.
- Краевое предлежание устанавливают, когда край плаценты достигает зева, но не заходит за него. Это наиболее благоприятный исход событий.
Периоды родов
Нормальные физиологические роды начинаются в момент появления регулярных схваток с равными промежутками между ними. В акушерстве различают три периода родов.
Первый период – это раскрытие шейки матки. Родовые пути должны подготовится к тому, что по ним будет продвигается плод. Они должны расшириться, стать эластичнее и мягче. В начале первого периода раскрытие шейки матки — всего два сантиметра, или один палец акушера, а к концу оно должно достичь десяти, а то и двенадцати сантиметров и пропускать целый кулак. Только в этом случае головка ребенка сможет родиться. Чаще всего в конце периода раскрытия происходит излитие околоплодных вод. Всего первый этап длится от девяти до двенадцати часов.
Второй период называется изгнанием плода. Схватки сменяются потугами, дно матки усиленно сокращается и выталкивает ребенка. Плод продвигается через родовые пути, поворачиваясь согласно анатомическим особенностям таза. В зависимости от предлежания ребенок может появляться на свет головкой или попой, но акушер должен уметь помочь ему родиться в любом положении.
Третий период называется последовым и начинается с момента рождения ребенка, а заканчивается появлением последа. В норме он длится полчаса, а уже через пятнадцать минут плацента отделяется от стенки матки и с последней потугой выталкивается из лона.
Задержка отделения последа
Причинами задержки последа в полости матки может быть ее гипотония, приращение плаценты, аномалии строения или расположения последа, сращение плаценты со стенкой матки. Факторами риска в таком случае являются воспалительные заболевания слизистой матки, наличие рубцов от кесарева сечения, миомы, а также выкидыши в анамнезе.
Симптомом задержки плаценты является кровотечение в третьем периоде родов и после него. Иногда кровь сразу не вытекает, а скапливается в полости матки. Такое скрытое кровотечение может привести к геморрагическому шоку.
Приращение плаценты
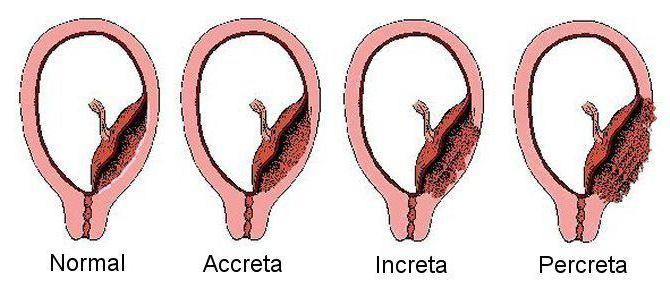
Приращением плаценты называется плотное прикрепление ее к стенке матки. Плацента может лежать на слизистой, быть погружена в стенку матки до мышечного слоя и прорастать через все слои, затрагивая даже брюшину.
Ручное отделение плаценты возможно только в случае первой степени приращения, то есть когда она плотно приросла к слизистой. Но если приращение достигло второй или третьей степени, то тут требуется хирургическое вмешательство. Как правило, на УЗИ можно различить, как прикрепляется детское место к стенке матки, и заблаговременно обговорить этот момент с будущей матерью. Если же о подобной аномалии расположения плаценты врач узнает в родах, то он должен принять решение об удалении матки.
Способы ручного отделения плаценты
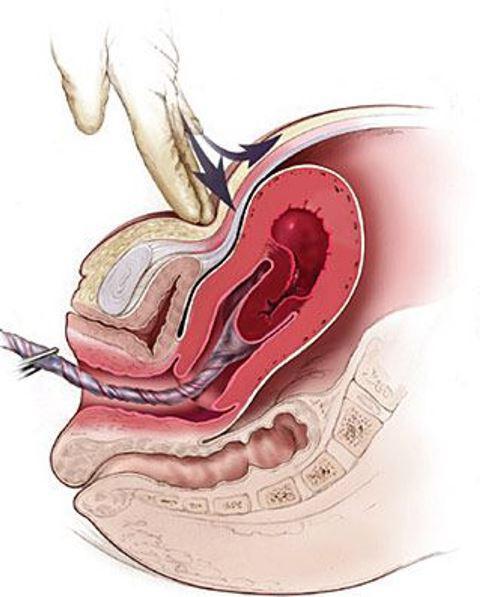
Существует несколько способов произвести ручное отделение плаценты. Это могут быть манипуляции на поверхности живота роженицы, когда послед как бы выдавливается из полости матки, а в некоторых случаях врачи вынуждены в прямом смысле руками доставать плаценту с оболочками.
Наиболее распространённым является прием Абуладзе, когда женщине акушер осторожно массирует переднюю брюшную стенку пальцами, а затем предлагает ей тужиться. Сам же в этот момент держит живот в виде продольной складки. Так давление внутри полости матки увеличивается, и есть вероятность, что плацента родится сама. Помимо этого родильнице катетеризируют мочевой пузырь, это стимулирует сокращение мышц матки. Вводят окситоцин внутривенно для стимулирования родовой деятельности.
Если ручное отделение плаценты через переднюю брюшную стенку неэффективно, то акушер прибегает к внутреннему отделению.
Техника отделения последа
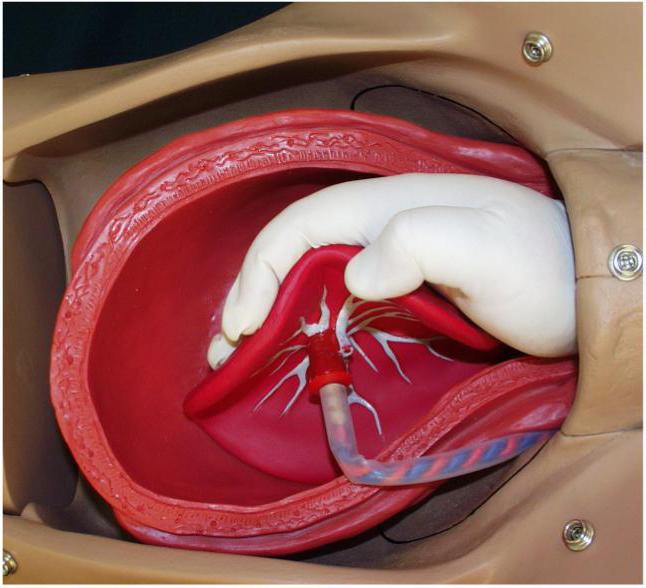
Техника ручного отделения плаценты представляет собой вынимание ее из полости матки кусочками. Акушер в стерильной перчатке вводит свою руку в матку. Пальцы при этом максимально приведены друг к другу и вытянуты. На ощупь она достает до плаценты и осторожно, легкими рубящими движениями, отделяет ее от стенки лона. Ручное отделение последа должно быть очень аккуратным, чтобы не прорезать стенку матки и не вызвать массивное кровотечение. Врач дает знак ассистенту, чтобы он потянул за пуповину и вытащил детское место и проверил его на целостность. Акушерка тем временем продолжает ощупывать стенки матки, чтобы удалить все лишние ткани и удостовериться, что внутри не осталось кусочков последа, так как это может спровоцировать послеродовую инфекцию.
Ручное отделение последа предполагает и массаж матки, когда одна рука врача находится внутри, а другая осторожно надавливает снаружи. Так стимулируются рецепторы матки, и она сокращается. Процедура проводится под общим или местным наркозом в асептических условиях.
Осложнение и последствия
К осложнениям можно отнести кровотечение в послеродовом периоде и геморрагический шок, связанный с массивной кровопотерей из сосудов плаценты. Кроме того, ручное отделение плаценты может быть опасно прободением матки и развитием послеродового эндометрита или сепсиса. При самых неблагоприятных обстоятельствах женщина рискует не только своим здоровьем и возможностью иметь детей в будущем, но и жизнью.
Профилактика
Для того чтобы избежать проблем в родах, необходимо как следует подготовить свой организм к беременности. В первую очередь, появление ребенка должно быть запланировано, потому что аборты нарушают в некоторой степени строение эндометрия, что приводит к плотному прикреплению детского места при последующих беременностях. Необходимо своевременно диагностировать и до конца лечить заболевания мочеполовой системы, так как они могут повлиять на репродуктивную функцию.
Рекомендуется исключать случайные половые связи без использования барьерных методов контрацепции, соблюдать режим личной гигиены и поддерживать работу иммунной системы в осенне-весенний период.
Большую роль играет своевременная постановка на учет по беременности. Чем раньше, тем лучше для ребенка. Доктора акушеры-гинекологи настаивают на регулярном посещении женской консультации в период вынашивания плода. Обязательно соблюдение рекомендаций, прогулки, правильное питание, здоровый сон и физические упражнения, а также отказ от вредных привычек.
Ручное отделение плаценты
Плацента отвечает за обеспечение жизни и дыхания будущего ребенка, защищает от вредных веществ. Плотное прикрепление детского места к тканям влияет на состояние женщины после родов, способствует кровотечениям. Ручное отделение плаценты проводят при приращении органа к стенкам матки или прикреплении к рубцам.
Формирование и функции
Плацента – орган, помогающий в развитии плода во время беременности, появляется на 7 день после прикрепления яйцеклетки к стенкам матки. Полное формирование органа завершается на 16 неделе.
При вынашивании плода, увеличивается вес плаценты, ее размер и плотность. Созревание позволяет в полной мере обеспечивать будущего ребенка необходимыми витаминами и минералами.


Строение:
- ворсины отвечают за поступление кислорода и питательных веществ через пуповину к плоду;
- мембрана делит сосудистые системы на материнскую и детскую. Мембрана задерживает вредные вещества, выступая естественным барьером.
Сколько весит плацента после родов? Средний вес последа составляет 600 грамм. Толщина в норме достигает 3 см, ширина – от 18 до 25 см.
Плацента выполняет следующие функции:
- питание плода;
- газообмен;
- выработка гормонов;
- защитная функция.
Важным является расположение органа в матке. При правильном течение беременности плацента прикрепляется в верхней части полости. Низкое расположение или аномальное предлежание является патологией.
Показания к ручному отделению плаценты выявляют в период беременности с помощью ультразвукового исследования или во время родов. В норме она выходит после появления младенца. Если через полчаса детское место не рождается, или начинается обильное кровотечение, проводят удаление последа вручную.
При полном приращении плаценты, чтобы сохранить матку, применяют операцию кесарева сечения. Преждевременная отслойка при родах также является опасной для здоровья женщины и младенца и требует оперативного вмешательства.
Причины
Отделение плаценты вручную проводится при полном приращении, неправильном прикреплении к матке, гипотонии. Несвоевременная помощь приведет к воспалительным процессам, рубцам, кровотечениям.
Почему плацента не отделяется после родов:
- послед плотно прикрепился к матке;
- орган целиком врос в женские органы.
Плотное приращение делится на полное и частичное. Ворсины плаценты не проникают в глубокие слои эпидермиса и не вызывают сильных кровотечений. Определить патологии можно в течение беременности с помощью УЗИ или во время родовой деятельности. Плотное прикрепление встречается в 4% у повторнородящих, и в 2% у мам, ожидающих первенца.
Врастание плаценты в матку несет более опасные последствия для женщины. Причиной появления патологии становятся оперативные вмешательства, воспалительные процессы, рубцы на женских органах, проведенное ранее кесарево сечение.
Причины ручного отделения последа:
- определение наличия аномалии во время беременности;
- после рождения ребенка появилось сильное кровотечение;
- при потугах детское место не появляется;
- изменилась форма матки, она стала плотнее;
- пуповина втягивается во влагалище при надавливании на живот.
Ручное выделение последа через 30 минут после родов позволяет избежать появления последующих осложнений для женщины. Операция проводится незамедлительно, так как кровотечение часто приводит к удалению репродуктивных органов.
В случае, когда послед не появляется, а выделений нет, возможен геморроидальный шок. Скопление крови в полости матки приводит организм в тяжелое состояние, которое угрожает жизни роженицы при родах.
Техника проведения операции
Выделение последа в норме происходит с помощью схваток и потуг. Если плацента не вышла в течение первых 30 минут, потребуется отделить ее от матки вручную. Это позволит избежать негативных последствий в виде кровопотери, удаления органа.
Виды техники ручного отделения плаценты:
- прием Абуладзе. Выполняется за счет повышения давления в брюшной полости во время потуги;
- способ Гентера. Акушер сжимает руку в кулак и надавливает на дно матки. За счет пальпации детское место отделяется и выходит наружу;
- метод Креде-Лазаревича. Послед выдавливают руками.
Если данные способы неэффективны, применяется оперативное вмешательство. Процедура после родов выполняется под общим наркозом.
Алгоритм ручного отделения последа:
- манипуляции проводятся в стерильных условиях;
- вводится общий наркоз;
- опорожнить мочевой пузырь;
- врач вводит одну руку во влагалище до уровня дна матки;
- ребром ладони отделяет плаценту от стенок так, чтобы не осталось частей;
- аккуратно подтягивают пуповину, чтобы послед вышел наружу;
- проверяют полость матки, в ней не должно быть скопления крови и остатков плацентарной ткани;
- послед проверяют на целостность, при необходимости отправляют на лабораторные исследования;
- роженице вводят препараты для ускорения сокращения матки.
Если кровопотеря составила более 0,5% от массы тела роженицы, ей делают переливание. Общий наркоз помогает во время проведения манипуляций снимает болевые ощущения и спазмы, расслабляя женские органы.
Оставшиеся части последа способны вызвать воспаление. Симптомами становятся боли в области живота, кровотечение, повышение температуры тела. В этом случае проводится вакуумная чистка и лечение антибиотиками.
Последствия
После проведения операции по извлечению последа врачи проводят осмотр. Проверка родовых путей позволяет оценить состояние шейки матки. Определяется сколько составила кровопотеря у роженицы. Задержка частей плаценты в матке потребует дополнительных манипуляций.
Как долго идут выделения после ручного отделения последа? При правильно проведенной операции маточные кровотечения длятся до 14 дней. Ранее окончание выделений говорит о наличии патологии, например, эндометрите.
Осложнения после ручного отделения плаценты:
- обильные кровотечения;
- появление дефектов в матке из-за воздействия врача;
- геморрагический шок;
- сепсис – заражение крови во время процедуры;
- эндометрит – воспаление репродуктивных органов;
- летальный исход, чаще происходит по причине потери крови.
Последствия ручного отделения последа способны привести к удалению органов или смерти роженицы. При правильном лечении женщина быстро восстановится, и в последующем будет возможность иметь детей.
Что может болеть после ручного отделения плаценты:
- тянущие боли в области матки. Они связаны с сокращением органа и возвращением его прежней формы;
- неприятные ощущения во влагалище. Появляются из-за растяжения мышц во время проведения операции;
- головные боли могут быть связаны с применением общего наркоза.
Чтобы избежать осложнений после ручного удаления последа, необходимо тщательно следить за самочувствием, личной гигиеной и приемом лекарственных средств. При наличии таких симптомов как увеличение количества выделений, обморок и сильные боли, необходимо обратиться за помощью к врачу.
Профилактические меры
Чтобы избежать приращения детского места, перед планированием беременности необходимо выполнять профилактические меры. Они позволят сохранить здоровье репродуктивных органов и родить здорового ребенка.
Профилактика:
- планировать зачатие, пройти необходимые анализы для исключения патологий матки;
- вылечить инфекционные заболевания половой системы;
- делать УЗИ во время беременности;
- регулярно посещать гинеколога;
- питаться сбалансированно, исключить вредные продукты;
- отказаться от алкогольных напитков и курения;
- вести активный образ жизни, посещать гимнастику для беременных.
Если прежде проводилась операция кесарево сечения женщина должна особое внимание уделить рубцу на матке. Своевременное обследование поможет вовремя выявить неправильное приращение и при родах сразу использовать ручное отделение плаценты.
После естественных родов также образуются рубцы, если происходил разрыв матки. В этом месте слизистая повреждена, а плацента способна сформироваться и прикрепиться к поврежденному участку.
Операции на половых органах сказываются на здоровье женщины. После проведенного отделения последа рекомендуется соблюдать личную гигиену, чтобы избежать заражения половых органов. В первые несколько месяцев нельзя поднимать тяжести, заниматься физическими нагрузками.
При последующей беременности необходимо контролировать за состояние плаценты. Проведение операции сказывается на вынашивании плода, так как оказывалось воздействие на полость матки.
Приращение плаценты влияет не только на здоровье младенца, но и на течение родов. Появление кровотечения, невыход последа из полости матки говорят о наличии опасной для жизни женщины патологии. Ручное отделение плаценты проводится сразу же после определения основных признаков. Операция позволяет сохранить репродуктивные органы и избежать их удаления.
Задержка отделения плаценты
Процесс родов не завершается на этапе рождения ребенка. Последняя стадия родов — это выход плаценты из матки. После рождения ребенка плацента обычно выходит в течение 30 минут. В некоторых случаях этого может не произойти автоматически, и плацента будет сохранена. Если плацента остается в утробе матери, это может вызвать инфекцию, тяжелую потерю крови и даже смерть.

Признаки и причины
Ниже приведены признаки задержки плаценты:
1. Выделение из влагалища с неприятным запахом
2. Большие кусочки ткани, выходящие из плаценты
3. Обильная потеря крови
4. Боль
5. Лихорадка
Читайте также: Плацента
Потенциальные осложнения
Если плацента не удаляется в течение 60 минут после родов, она создает осложнения примерно у 2% рожениц. Существует риск сильного кровотечения — послеродового кровотечения (ППГ), когда период выхода плаценты превышает 30 минут. ППГ является основной причиной смерти среди женщин в развивающихся странах. Большинство случаев ППГ связаны с задержкой плаценты. В более развитых странах уровень смертности в данной ситуации крайне низок. В подобных ситуациях врачи используют общую анестезию. После введения анестетика врачи удаляют плаценту и другие мембраны, которые остаются внутри. Для предотвращения инфекции антибиотики вводятся внутривенно, но при данном методе стоит очень аккуратно кормить новорожденного ребенка грудью, ведь организм сохраняет небольшое количество лекарств, которое может попасть в организм ребенка во время кормления и вызвать непредсказуемую реакцию.
Читайте также: Тайная жизнь нерожденного ребенка
Лечение и профилактика
Врачи удаляют плаценту из матки любым из следующих методов:
1. Ручное удаление плаценты. Этот метод может вызвать инфекцию и перфорацию в матке, а некоторые части плаценты могут и вовсе остаться в матке. Чтобы избежать кровоизлияния, этот метод удаления плаценты выполняется в течение нескольких часов после родов.
2. Лекарственные препараты. Препараты назначают, чтобы матка сжималась и изгоняла плаценту самостоятельно.
В некоторых случаях помогает грудное вскармливание. Этот процесс приводит к тому, что матка сжимается настолько, что плацента может быть удалена. Иногда мочеиспускание эффективно при удалении плаценты.
Хирургия является последним вариантом. Она используется, когда ни один из вышеперечисленных методов не работает. Неотложная операция является последним средством из-за осложнений, связанных с ней. Рецидив задержанной плаценты не может быть предотвращен. Фактически, вероятность наличия задержанной плаценты возрастает в тех случаях, когда женщины ранее имели опыт удержанной плаценты. Однако это вовсе не означает, что каждая женщина, которая сталкивалась с осложнениями ранее, столкнется с ними вновь.
Читайте также: Сложная беременность. Как избежать выкидыша?
Фото превью: mama-likes.ru
Остатки плаценты в матке после родов
Заканчивается родовой процесс, начинается период восстановления. Детородный орган располагает удивительной возможностью увеличиваться в ходе вынашивания младенца. Сразу после появления малыша на свет он весит 1 кг, к концу реабилитации масса достигает 50 г. Однако успешное сокращение может быть осложнено рядом проблем, одной из которых являются остатки плаценты в матке после родов. Акушер замечает нарушение при осмотре.
Причины
3 этап родовой деятельности отмечается рождением плаценты. Если она отходит не полностью, потребуется медицинская помощь, которую окажут прямо в родильном зале. Согласно норме, период длится 15 – 20 мин. Схватки, потуги помогают изгнанию. Когда процедура затягивается, вводятся стимуляторы. Применение их предохраняет роженицу от большой кровопотери.


Почему не отходит плацента после родов:
- невысокий тонус матки. Орган слабо сокращается или совсем обездвиживается, отделение от стенок не происходит;
- полностью отсоединяется, но шейка создает препятствия для окончательного изгнания;
- часть органа слишком приросла, не способна сама отклеиться.
Наблюдаются остатки плацентарной ткани после родов, когда ее вынимают через пуповину. Акушер делает инъекцию, плацента отсоединяется. Врач одну руку размещает на животе, второй тянет пуповину. Когда отделение произошло, она выходит легко. В противном случае часть остается внутри.
Кусочек плаценты в матке способен застрять из-за слишком поспешного действия акушера либо слабости органа. Врач дернул, тонкая нить и оборвалась. Чтобы все прошло сразу успешно, акушер просит тужиться на схватке. Детородный орган иногда после выхода ребенка быстро сокращается, препятствуя изгнанию остатков.
У некоторых женщин задержка плаценты объясняется особенным строением. Имеется дополнительная часть, которая крепится к главной, отдельным сосудом. Она не отсоединяется сама либо, отклеившись, остается внутри.
Названые причины заставляют акушера тщательно обследовать полость детородного органа. Если обнаруживается обрывов сосуда, вызывающий опасение, проводится чистка. Иногда остается кусок плаценты после родов, когда послед зацепляется за рубец от ранее сделанного кесарева, прикрепится к фиброме. Продвижению на выход мешает также полный мочевой пузырь. Акушер ставит катетер для опорожнения.
Симптомы и диагностика
Когда наступает время потуг, детородный орган выталкивает малыша с помощью мышечных сокращений. На этом родовая деятельность не заканчивается. Впереди ожидает еще 3 этап — рождение плаценты. Если орган выходит не полностью, а акушер этого не заметил, начинает развиваться субинволюция.
Первым тревожным симптомом является кровотечение. Нужно указать на отклонение доктору. Тогда на осмотре гинеколог увидит рыхлость увеличенного детородного органа. Температура поднимается до 37 – 37,5 градусов. Остается такой на протяжении всего времени, пока держится заболевание.
Что выходит из матки после родов:
- пуповина;
- плацента;
- плодные оболочки;
- сгустки крови;
- слизь;
- разные фрагменты.
Они продолжают выходить в течение 1,5 месяцев. Хуже, если выделения остаются внутри. Возникает опасность развития неблагоприятных последствий. Помощь врача просто необходима в такой ситуации.
Симптомы остатков:
- поднимается температура;
- открывается кровотечение;
- развивается воспаление;
- наблюдается общее ухудшение здоровья.
С такими признаками нужно срочно обращаться в клинику. Гинеколог назначит после осмотра ультразвуковое исследование, в ходе которого будет видно внутри осталась плацента или нет. Чтобы устранить последствия, проводится чистка под общим обезболиванием.
5 – 7 дней по окончании родовой деятельности выпадают сгустки крови. Затем они принимают мажущий характер и совсем исчезают. Если спустя 2 – 3 недели изменений не наблюдается, кровь продолжает вытекать, возможно, образовался полип. Когда плацента полностью не вышла после родов, УЗИ показывает увеличенную в размерах матку. Поэтому обильные выделения должны насторожить.
Случается, что кровь вытекает, затем наступают 2 – 3 дня отдыха и процесс возобновляется. Развивается воспаление. На него указывают неприятный «аромат», болевые спазмы, высокая температура, показатели которой фиксируются на локтевом сгибе. Незамеченный вовремя эндометрит отрицательно повлияет на репродуктивную функцию организма. Начнет развиваться бесплодие.
Показания для чистки
Если осталась плацента после родов, проводится оперативное вмешательство в организм. Назначается оно с диагностики, затем устраняется проблема. Терапия осуществляется согласно индивидуальных особенностей роженицы, стадии развития последствий.
Почему чистят матку после родов:
- освобождают внутренность от остатков плаценты;
- удаляют сгустки крови;
- убирают патологические новообразования;
- берут гистологический материал для исследований.
Когда делают чистку:
- формирование миоматозных узловых образований;
- наличие плацентарных полипов внутри детородного органа;
- гиперплазия эндометрита;
- не останавливающееся течение крови;
- подозрение на недоброкачественное опухолевое проявление;
- выкидыш;
- остановившаяся беременность;
- осложнения после сделанных абортов.
В ходе выскабливания удаляется застой выделений верхнего слоя слизистой. Гинеколог аккуратно снимает эндометрий с внутренних стенок, прочищает шейку, промывает трубы. Если имеются инфекционные заболевания, способные перейти на незащищенный эндометрий, чистка откладывается.
Как убирают плаценту после родов? Акушер делает легкий массаж детородного органа. Затем захватывает брюшную стенку, просит женщину тужиться. Этот метод Абуладзе достаточно простой, безболезненный. Если появляются признаки застоя крови в матке после родов или она обильно вытекает, врач использует ручное отделение. Процедура считается сложной, назначается наркоз.
Осложнения
Опасно ли когда остается плацента после родов? При частом прикладывании малыша к груди вырабатывается окситоцин. Он способствует хорошему сокращению детородного органа. Если отхождение плаценты не произошло полностью, остались маленькие кусочки, они выйдут самостоятельно. Иначе будет развиваться воспаление. Придется пойти на процедуру выскабливания.
Акушер всегда проводит исследование плаценты, даже если детское место родилось не полностью и через сутки после родов обнаружены остатки. Проверяются родовые пути, оценивается состояние шейки, определяется количество потери крови.
Нарушение процессов отделения плаценты и выделения последа потребует дополнительных действий. Когда, несмотря на использование таких мер, на последней стадии родовой деятельности, орган выходит больше 30 мин, растет опасность открытия маточного течения крови. Когда не убрать вовремя фрагменты, способно начаться инфицирование органа.
Последствия ручного отделения:
- большое течение крови;
- появление проблем из-за неумелого механического вмешательства;
- геморрагический шок;
- воспалительный процесс;
- сепсис;
- смертельный исход.
Когда не вышло детское место, после родов достают его вручную. Сильное кровотечение, неправильные действия могут привести к полному удалению детородного органа. Если все манипуляции выполнены добросовестно, роженица быстро восстановится, сможет впоследствии еще родить.
Где отдается боль после ручной чистки:
- в районе матки. Она сокращается, возвращается к исходным параметрам;
- во влагалище. В ходе осуществления оперативного вмешательства мышечные отделы растянулись;
- в голове. Связывают неприятные проявления с последствиями общей анестезии.
Соблюдая гигиену, можно избежать возникновения осложнений, контролируя самочувствие, своевременно принимая лекарственные средства. Когда женщина замечает кружение головы, увеличение выделений, случаются обмороки, нужно обращаться к гинекологу. Запрещается делать спринцевания, пользоваться тампонами. Нельзя посещать баню, принимать ванну. До завершения восстановления следует отказаться от интимных отношений.
Реабилитация
Для быстрого восстановления важно организовать время с учетом труда и отдыха. 8 часов нужно отвести на сон, столько же на работу, и 3 часть посвятить релаксации, расслаблению. Вернуться к спорту разрешается спустя месяц после оперативного вмешательства, при условии, что это не повредит процессу восстановления.
Если родовая деятельность проходила с осложнениями, начало интимной жизни лучше согласовать с лечащим врачом. Спешить вступать в сексуальные отношения не стоит. Половая система женщины должна отдохнуть. Нужно тщательно соблюдать гигиену, чтобы в полость детородного органа не проникла инфекция.
Если после чистки поднимается температура, врач назначает противовоспалительные препараты. Они необходимы для остановки воспаления, которое способно развиваться внутри. Лекарственные средства этой серии снимают также болезненные спазмы.
Восстанавливают детородный орган после чистки травами. Растительность, обогащенная фитоэстрогенами, благоприятно воздействует на нарастание эпидометрия. Женщины пьют отвар боровой матки, красной щетки. Они очень показаны в период реабилитации.
Когда плацента самостоятельно не отошла после родов, назначают антибиотики. Роженицы принимают их 5 – 10 дней по 1 – 2 таблетки. Курс зависит от предписанного средства. Состояние женского организма показывает, когда начинать прием: непосредственно в день чистки, накануне. Перед медикаментами стоит цель: не допустить проникновения внутрь бактерий.
В период реабилитации следует сбалансировать питание. Не нужно есть всего жирного, острого, соленого. Завтракать рекомендуется йогуртом, творогом, яйцом. Днем в пищу идут крупы, супы, нежирные сорта рыбы. Вечером – овощи, курица. В течение дня перекусы делаются фруктовой продукцией. Полезно ввести в рацион ямс, кукурузу, сою. Они богаты фитоэстрогенами.
Когда эндометрий матки полностью восстановится, возможна беременность. Однако спешить с зачатием не следует. Отдых между родами должен соблюдаться с интервалом 2 года. Перед попыткой зачатия лучше проконсультироваться с гинекологом.
Когда оставили кусок плаценты после родов в матке, выскабливание становится единственным путем к спасению. Процедура считается травматичной, но необходимой. Если гинеколог направляет на нее, избегать не следует. Всякое уклонение чревато неприятными последствиями. После правильно проведенного периода восстановления никаких осложнений не должно появиться. Любые последствия маловероятны.
Врачи родильного дома городской клинической больницы № 52 помогли родить женщине с врастанием плаценты. Этот вид осложнений часто диагностируется при повторных беременностях после кесарева сечения. Предыдущая беременность пациентки закончилась оперативными родами.
При обследовании в женской консультации УЗИ показало предлежание плаценты, и врачи заподозрили ее врастание. После проведения магнитно-резонансной томографии диагноз подтвердился. При врастании плаценты во время родоразрешения неизбежно возникают массивные кровотечения, которые несут опасность для жизни матери.

Раньше при врастании плаценты врачам приходилось удалять матку, а сейчас благодаря развитию технологий и внедрению в клиническую практику инновационных высокотехнологичных операций у специалистов появилась возможность проводить органосохраняющие операции.
Родоразрешение в условиях рентгеноперационной методом кесарева сечения проводили две бригады врачей: акушеры-гинекологи Иван Осокин и Василий Грабовский и рентгенхирурги Александр Ванюков и Сергей Бондаренко. В ходе операции врастание плаценты подтвердилось на достаточно большом — размером в 6 сантиметров — участке передней стенки матки. Из-за данной особенности было проведено кесарево сечение в области дна матки, в результате чего родился живой доношенный малыш.
Сохранили орган и избежали большой кровопотери
После рождения ребенка врачам предстояло выполнить операцию по иссечению участка матки с вросшей плацентой. Чтобы избежать массивного кровотечения, рентгенхирурги применили методику временного снижения кровоснабжения матки: временную окклюзию общих подвздошных артерий.
Под рентген-контролем через правую и левую лучевые артерии на руках баллонные катетеры были проведены по аорте и установлены в левую и правую общие подвздошные артерии. Перед тем как хирурги начали отделять вросшую часть плаценты от тела матки, врачи раздули баллонные катетеры, перекрыв кровоток в питающих матку сосудах. После удаления плаценты и наложения швов на тело матки баллоны были сдуты. Кровотечение отсутствовало, баллоны и направляющие катетеры были удалены.

Такая тактика позволила сохранить матку и избежать массивной кровопотери. Мама и малыш в полном порядке и уже отправились домой. При желании в будущем женщина сможет снова стать мамой.
Родильный дом городской клинической больницы № 52 — это современная клиника материнства и детства, оказывающая диагностическую и лечебную помощь будущим и состоявшимся мамам и новорожденным на всех этапах. Работа роддома на базе многопрофильной клиники позволяет при необходимости оперативно привлекать врачей различных специальностей. Специализация родильного дома — оказание акушерско-гинекологической помощи пациенткам с нарушениями системы гемостаза и нефрологической патологией.
В организме женщины есть орган, который появляется и функционирует только во время беременности и на некоторых этапах растет даже быстрее, чем малыш. Это плацента, с которой связано огромное количество вопросов, мифов и споров.
Есть ли у плаценты жизнь после родов, рассказывает гинеколог Диана Мардас
Рождение ребенка – это ещё не конец родов
Роды заканчиваются после рождения последа (плацента +плодовые оболочки+ пуповина). Но с появлением на свет малыша, эмоции переполняют молодую маму и по сему просьба врача акушера-гинеколога потужиться, как в родах, через 10-15 минут после рождения ребенка, вызывает удивление.
Ещё большее удивление вызывает фраза: «Покрутите сосочки, как будто часики заводите».
Зачем мы говорим эти фразы?!
Отделение плаценты от стенки матки происходит обычно в течение 15 минут после рождения ребенка. Если этого не случилось, мы просим женщину простимулировать соски, так как при этом вырабатывается окситоцин, вызывающий сокращение матки. Это способствует отделению плаценты и выделению последа.
Когда отделение плаценты произошло (для определения этого момента у нас есть свои приемы), мы просим женщину потужиться, чтобы послед «родился» наружу. Не переживайте, тужиться так же интенсивно, как при рождении ребенка, не нужно, так как послед гораздо меньше и для его рождения необходимо намного меньше усилий.
Если же признаки отделения последа отсутствуют в течении 30 минут или послед родился с дефектом (отсутствует его небольшой участок), мы вызываем доктора- анестезиолога и применяем приемы для отделения плаценты, которые проводятся строго под анестезией.
 Источник фото: pixels.com
Источник фото: pixels.com
В любом случае плацента будет рождена, либо по «собственной воле», либо с помощью акушеров.
К сожалению, бывают случаи истинного приращения плаценты, когда убрать её из организма женщины можно только вместе маткой. Но случаи эти крайне редки.
Что же происходит с плацентой после родов?
В 95-98% плацента отправляется на гистологическое исследование к патологоанатомам. Прямо в родзале акушерка кладет послед в пакетик, маркирует его, а врач акушер-гинеколог пишет сопроводительное направление, где указывает данные женщины и ребенка и все-все осложняющие беременность и роды моменты.
Затем плаценту помещают в специальный холодильник до момента централизованного забора всех плацент, рожденных за сутки (приезжает специальный автомобиль, который отвозит плаценты к патологоанатомам). Так происходит в большинстве случаев.
Но если плацента не вызывает интереса, т.е. беременность прошла идеально (не было даже молочницы, ОРВИ и т.д.), в родах не было не единого осложняющего момента, тогда плацента на гистологическое исследование не отправляется и её утилизацией занимается сам роддом, вернее учреждение, лицензированное на такую деятельность, с которой у данного роддома заключен договор.
Те же последы, которые были отправлены к патологоанатомам, проходят тщательный анализ. Специалисты делают заключение, после чего утилизируют материал.
 Источник фото: uaua.info
Источник фото: uaua.info
Разрушаем мифы о плаценте
-
плацента рожениц используется в косметологии
На сегодняшний момент в Республике Беларусь не заключаются никакие договора с иными странами на поставку последов с целью использования их в косметических целях. Все последы строго подлежат утилизации.
Поэтому страшные истории о том, что после родов женщине, которая не отдает отчет своим действиям, подсовывают на подпись некие документы о передаче своей плаценты для изготовления кремов — это миф.
-
плаценту нужно съедать или закапывать
Все больше женщин после родов хотят забрать плаценту с собой домой. Каждая преследует свою цель. Кто-то боится, что плаценту продадут производителям косметических средств, с этим моментом мы уже разобрались.
Но существуют и совсем абсурдные идеи: съесть или закопать плаценту. Откуда они пошли?!
В дикой природе так делают животные. Почему? По многим причинам. Закапывают, чтобы хищники не учуяли запах крови. Съедают для получения питательных веществ, так как в глубоко беременном состоянии было тяжело найти пищу и многим животным накануне родов приходится голодать. Но зачем это нам, цивилизованным женщинам?!
Хищники – это вообще не наша тема, а питательных веществ в любом гипермаркете предостаточно. В некоторых странах и в наше время есть практика поедания плацент после родов, но это как раз те страны, где и каннибализм практиковался.
Слышала о том, что в некоторых цивилизованных странах кусочки плаценты пакуют в серебро или золото и носят, как кулон на шее. Чего только не придумают в наше время!

Но давайте ближе к реальности. В Республике Беларусь забрать плаценту с собой домой нельзя!
Согласно приказу Министерства здравохранения Республики Беларусь № 111 «О дальнейшем совершенствовании патологоанатамической службы РБ:
Гистологические препараты могут быть выданы больному, родственникам его или медицинскому персоналу для консультации в другом лечебном учреждении при наличии официального письменного запроса из этого учреждения. Лечебное учреждение, которому выданы препараты, обязано возвратить их в патологоанатомическое отделение. Выдача на руки больным бланков исследования запрещается
Мы можем спать спокойно, не озадачивая себя вопросами, что в данный момент кто-то наносит на лицо крем из нашей плаценты, и при этом не ищем где бы понадежнее её закопать.
Колонку ведет:
 Диана Мардас, руководитель Семейной Академии Здоровья, автор курсов, практикующий в родильном доме врач акушер-гинеколог, дипломированный специалист в области грудного вскармливания, ведения беременности и родов высокого риска, психологии беременности, разработчик оценочной шкалы возникновения ДЦП у ребёнка, автор многочисленных публикаций в области педиатрии, акушерства и гинекологии, медицинского права, дипломант международных и республиканских конференций в области акушерства и гинекологии.
Диана Мардас, руководитель Семейной Академии Здоровья, автор курсов, практикующий в родильном доме врач акушер-гинеколог, дипломированный специалист в области грудного вскармливания, ведения беременности и родов высокого риска, психологии беременности, разработчик оценочной шкалы возникновения ДЦП у ребёнка, автор многочисленных публикаций в области педиатрии, акушерства и гинекологии, медицинского права, дипломант международных и республиканских конференций в области акушерства и гинекологии.
Содержание:
Про плаценту слышал, наверное, каждый из нас, но обычно даже беременные женщины имеют весьма общее представление о ее назначении и функции. Расскажем об этом удивительном органе поподробнее.

Плацента связывает маму и ребенка, она нужна для питания малыша, после родов ее уже не будет — как правило, это единственные знания о плаценте в начале беременности. По мере увеличения срока беременности и после прохождения УЗИ будущая мама узнает о плаценте следующее: «плацента расположена высоко (или низко)», «степень зрелости ее сейчас такая-то». Потом плацента, как и ребенок, рождается. Правда, это событие для многих мам на фоне появления долгожданного малыша уже не так значимо.
Плацента появляется не сразу. Она образуется из хориона — зародышевых оболочек плода. Хорион выглядит как множество удлиненных выростов оболочки, окружающей будущего ребенка, которые проникают в глубину стенки матки. По мере развития беременности выросты хориона увеличиваются в размерах и превращаются в плаценту, окончательно она формируется к концу первого триместра беременности.
Новый орган имеет вид диска, или лепешки (именно так — «лепешка» — переводится с латыни слово placenta). Одной стороной плацента прикрепляется к матке, а второй «смотрит» в сторону ребенка. С плодом ее связывает пуповина. Внутри пуповины проходят две артерии и одна вена. Артерии несут кровь от плода к плаценте, а по вене от плаценты к ребенку поступают питательные вещества и кислород. Пуповина растет вместе с ребенком и к концу беременности ее длина в среднем равна 50–55 см.
Место и размеры
Во время беременности, когда растет малыш, одновременно с ним растет и плацента. Кроме того, меняется и ее расположение в матке. К 36 неделям беременности, когда плацента достигает полной функциональной зрелости, ее диаметр составляет 15–20 см, а толщина — 2,5–4,5 см. После этого срока беременности рост плаценты прекращается, и затем ее толщина либо уменьшается, либо остается прежней.
При нормальной беременности плацента обычно располагается в области дна или тела матки, по задней стенке, с переходом на боковые стенки — то есть в тех местах, где стенки матки лучше всего снабжаются кровью. На передней стенке плацента располагается реже, так как она постоянно растет. Расположение плаценты не влияет на развитие ребенка.
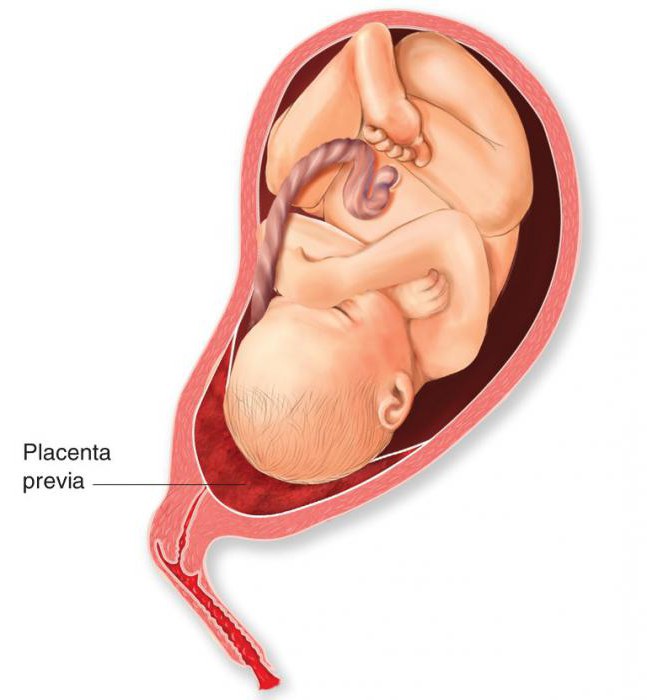
Существует такое состояние, как предлежание плаценты, когда она располагается в нижних отделах матки по любой стенке, частично или полностью перекрывая область внутреннего зева. Если плацента только частично перекрывает область внутреннего зева, то это неполное предлежание. Если плацента полностью перекрывает область внутреннего зева, то это является полным предлежанием плаценты. В таких случаях врачи опасаются кровотечения во время родов, поэтому особенно тщательно следят за течением беременности и родов. Случается еще низкое расположение плаценты, когда ее край находится ниже, чем это должно быть в норме, но не перекрывает область внутреннего зева.
Плацента способна перемещаться (мигрировать), существует даже такой термин — «миграция плаценты». Перемещение происходит за счет того, что нижний сегмент матки во время беременности изменяет свое строение, и плацента растет в сторону лучше кровоснабжающихся участков матки (к дну матки). Обычно «миграция плаценты» протекает в течение 6–10 недель и завершается к 33–34-й неделям беременности. Поэтому в I и II триместрах беременности диагноз «низкое расположение плаценты» не должен пугать. Одновременно с увеличением матки поднимается и плацента.
Для чего нужна плацента
- Через плаценту осуществляется газообмен: кислород проникает из материнской крови к ребенку, а углекислый газ транспортируется в обратном направлении.
- Малыш получает через плаценту питательные вещества и избавляется от продуктов своей жизнедеятельности.
- Плацента способна защищать организм будущего ребенка от неблагоприятного действия многих веществ, попавших в организм беременной женщины. К сожалению, плацентарный барьер легко преодолевают наркотические вещества, алкоголь, никотин, компоненты многих лекарств и вирусы.
- В плаценте синтезируются и многие гормоны (хорионический гонадотропин, плацентарный лактоген, эстрогены и др.).
- Плацента, как иммунный барьер, разделяет два генетически чужеродных организма (мать и ребенка) и предотвращает развитие между ними иммунного конфликта.
Степень зрелости плаценты
Плацента растет и развивается вместе с ребенком. С помощью УЗИ можно определить степень ее зрелости. Существует четыре степени зрелости плаценты, и каждая соответствует определенному сроку беременности.
0 степень зрелости бывает до 30 недель беременности.
I степень зрелости — с 27-й по 34-ю неделю беременности.
II степень зрелости — с 34-й по 39-ю неделю беременности.
III степень зрелости может определяться начиная с 37-й недели беременности.
Если степень зрелости меняется раньше времени, это может говорить о преждевременном созревании плаценты. Оно может возникнуть из-за нарушения в плаценте кровотока (например, в результате позднего токсикоза — гестоза, анемии), а может быть и индивидуальной особенностью организма беременной женщины. Поэтому не стоит расстраиваться, если вдруг на УЗИ обнаружено преждевременное созревание плаценты. Главное — посмотреть на развитие ребенка: если его состояние не страдает, значит, скорее всего, и с плацентой все в норме.

Рождение плаценты
После того как ребенок родился, наступает 3-й период родов — последовый. Плацента, плодные оболочки и пуповина вместе образуют послед, который изгоняется из матки через 5–30 минут после рождения ребенка.
Сначала начинаются последовые схватки: матка сокращается, включая и место прикрепления плаценты, которое называется плацентарной площадкой. Сама плацента сокращаться не может, поэтому происходит ее смещение от места прикрепления. С каждой схваткой плацентарная площадка уменьшается, и наконец плацента отслаивается от стенки матки. Врач осматривает родильницу и, убедившись в том, что плацента отделилась от матки, дает разрешение тужиться.
Рождение последа обычно происходит безболезненно. После этого врач обязательно исследует послед и определяет, нет ли на поверхности плаценты повреждений, все ли ее части полностью вышли из матки. Такой осмотр необходим для того, чтобы убедиться, что в матке не осталось частей плаценты. Если целостность плаценты нарушена, тогда, чтобы удалить остатки плацентарной ткани, под наркозом проводят ручное обследование матки.
По состоянию «родившейся» плаценты можно судить о течении беременности (не было ли инфекционных процессов, отслойки плаценты и пр.). Эти сведения будут нужны педиатрам, чтобы знать, какие особенности могут быть у малыша. И, соответственно, как можно быстрее предотвратить вероятные проблемы.
Иногда плацента так устроена, что даже если часть ее и осталась в матке, то этого при осмотре не видно — на плаценте нет никаких дефектов, края ровные. Через несколько дней после родов (обычно это бывает в первые 7 дней) появляются боли в животе и усиливаются кровяные выделения. Тогда можно предположить, что часть плаценты в матке все-таки осталась. В такой ситуации надо сразу обратиться к врачу, лечь в стационар, где сделают выскабливание матки.
В культурах разных народов к плаценте всегда было уважительное отношение. Объяснялось это тем, что плацента, если говорить современным языком, является носителем той же генетической информации, что и мать с малышом. Поэтому раньше, когда роддомов еще не существовало, плаценту не выбрасывали, а обычно закапывали в землю. Сегодня в роддомах ее утилизируют как биологические отходы. Но если женщина пожелает, то она всегда сможет забрать ее из роддома.
Здоровье и хорошее самочувствие по-разному затрагивают каждого из нас. Это история одного человека.
Примерно в это же время три года назад я готовился к рождению моего первого ребенка. Я провел часы, усердно исследуя рождение и широкий спектр вопросов, связанных с рождением. Поэтому, когда я начал трудиться, я думал, что сделал все, что мог, чтобы подготовиться к любому событию.
Рождение было несколько препятствий.
Я потерял много крови, получил эпизиотомию и остался в сознании, так как моего сына удалили пинцетом.
Больше всего я помню — кроме испуганного лица моей матери, потому что моя кровь медленно свертывалась — была боль. Когда моя плацента рассыпалась на части, это казалось менее важным в то время. Но это значительно повлияло на мое знакомство с материнством.
Мало что я знал тогда, это заняло бы полтора месяца, чтобы быть диагностированным с задержанной плацентой.У меня были недели боли в результате того, что мою плаценту не выгнали сразу.
«Если плацента или часть плаценты самопроизвольно не рождаются в течение 30 минут после рождения ребенка, диагностируется задержанная плацента. Как правило, после рождения ребенка плацента отделяется и выходит из матки самостоятельно », — объясняет Шерри Росс, доктор медицинских наук, акушер-гинеколог.
По словам Росса, задержанная плацента редка, но опасна и затрагивает только 2 процента всех родов.
1. Приверженцы плаценты происходит, когда плацента самопроизвольно не отделяется от матки в течение 30 минут после рождения ребенка. Это наиболее распространенный тип задержанной плаценты.
2. Захваченная плацента возникает, когда плацента отделяется от матки, но самопроизвольно не покидает матку.
3. Нарастание плаценты происходит, когда плацента врастает в более глубокий слой матки и не может самопроизвольно отделиться от матки.Это наиболее опасный тип задержки плаценты, который может привести к необходимости гистерэктомии и переливания крови.
Росс также отмечает, что задержанная плацента во время кесарева сечения, вероятно, является нарастающей плацентой и может быть опасной и самой трудной для лечения.
Мои исследования подготовили меня к интеллектуализации родовой боли. Однако в реальности все было намного хуже.
Было больно чихать, мочиться, и я думал, что умру во время осмотра каждого врача, чтобы посмотреть, сдохла ли моя матка.
К сожалению, исследования не смогли подготовить меня к физическому опыту. И мое знакомство с болью, связанной с родами, только началось.
Сначала я был слишком обеспокоен состоянием здоровья моего сына и проблемами, с которыми он сталкивался из-за нехватки пищи, чтобы беспокоиться о своих чувствах.
Любой родитель, у которого когда-либо был ребенок в отделении интенсивной терапии, на любое время скажет вам, что все остальное в мире перестает иметь значение. Ваша единственная забота — как помочь ребенку, несмотря на то, что он часто бессилен.
К счастью, моему сыну разрешили вернуться домой через 5 дней. Впервые за почти неделю я присутствовал в своем теле, а не только в своем разуме. И присутствие в моем теле повредило намного больше, чем я ожидал.
Я так отвлекся на приспособление к материнству, что смог игнорировать физический дискомфорт. Пока не стало слишком трудно ходить, чтобы получить подгузники.
В дополнение к крайней усталости, я мог бы испытывать интенсивные приступы боли в животе в любой момент.
Я был через три недели после родов, и хотя я не знал о нормальной жизни после родов, побуждение к толчкам, сопровождаемое большим количеством крови и большими сгустками крови во время семейной прогулки, дало мне знать, что мне нужно идти в отделение неотложной помощи.
Но, к моему ужасу, и, несмотря на информирование их, что я все еще проходил большие сгустки, пока меня видели, доктор объявил мои переживания «нормальной частью процесса послеродового заживления».
Неважно, что сказал мой начальный послеродовый осмотр или врач скорой помощи — я знал, что что-то не так.
Каждый день после рождения я становился все слабее, а не сильнее.
Я изо всех сил старался, чтобы мои родственники предложили мне провести несколько недель в моем родном городе, так как мой муж вернулся на работу. Я не решалась оставить мужа и путешествовать с таким маленьким ребенком. Но я знал, что не смогу заботиться о ребенке в одиночестве, пока мое тело испытывает такую сильную боль.
Я физически там не чувствовал себя лучше, но у меня было гораздо больше поддержки. Однажды я почувствовал себя грубым (боль и материнство были неудачей для самообслуживания) и амбициозно попытался принять ванну.Прогулка по коридору была слишком тяжелой для моего тела, и я начал чувствовать слабость. Мой сын был рядом в его детском автомобильном кресле, но боль усилилась, и я не мог добраться до него, когда он заплакал.
Я с ужасом наблюдал, как моя вода в ванне стала малиновой от крови — я снова проходил сгустки. И хотя мой сын был менее чем в 3 футах, это могло бы быть и милей.
К счастью, моя тетя вскоре вернулась и потребовала, чтобы мы пошли в больницу. Я позвонил медсестре, чтобы узнать о моей боли еще раз и проверить, что визит будет покрыт нашей страховкой.Мне сказали, чтобы пойти в местный пункт неотложной помощи.
Я продолжал терять кровь в течение 5-часового ожидания, которое нужно было увидеть в РП, но в тот момент, когда меня перезвонили, доктор понял, что что-то не так.
Когда мой тест на беременность с мочой вернулся к положительному результату, меня немедленно отправили обратно на УЗИ, где мне поставили диагноз: задержанная плацента. Меня поместили под наркозом для дилатации и выскабливания (D & C), которая используется для удаления тканей, оставшихся в матке.
Остальное было размыто.
К сожалению, благодаря моему первому опыту родов, у меня повышенный риск сохранения плаценты, если у меня будет больше детей.
«К женщинам с высоким риском задержки плаценты относятся женщины, у которых ранее были дилатация и выскабливание (D & C), преждевременные роды до 34 недель, мертворожденные, маточные аномалии или длительная первая или вторая стадия родов. Если у вас была ранее сохраненная плацента, у вас также есть риск повторного рождения с будущей беременностью », — объясняет Росс.
Из-за этого важно следить за симптомами задержки плаценты и защищать себя, если вы их видите.
Признаки сохраняющейся плаценты «Наиболее распространенный признак сохраняющейся плаценты — это когда плацента не может спонтанно родить через 30 минут после рождения ребенка. Если кусочки плаценты не родились через несколько дней или недель после родов, может возникнуть лихорадка, постоянное сильное кровотечение со сгустками крови, судороги, боль и неприятные запахи », — объясняет Росс.
Я объяснил большую часть, если не все, этих симптомов медицинскому работнику — так почему его не поймали раньше?
Это могла быть моя гонка, учитывая, что медицинская система имеет давнюю историю ложных убеждений, касающихся более высокого уровня терпимости к боли для чернокожих американцев. В результате, наш дискомфорт часто упускается из виду.
Это мог быть мой пол. Женщины регулярно игнорируют свои проблемы во время родов. Это плохое обращение является одной из многих причин, по которым травмы при родах заставляют женщин отказаться от многоплодной беременности из-за ужасов их первого опыта.
И, наконец, это могло быть пересечением этих факторов. В Соединенных Штатах самые высокие показатели материнской смертности среди всех развитых стран. В то время как женщины всех рас находятся в опасности, темнокожие женщины как я подвергаются повышенному риску осложнений и даже смерти.
Благодаря этому опыту я чувствовал, что мои медицинские работники игнорируют меня, и это причиняет мне боль почти так же, как и моя физическая боль.
Вы можете подвергаться повышенному риску сохраняющейся плаценты, если:
- вы старше 30 лет
- вы родили до 34-й недели беременности
- у вас длительная первая или вторая стадия родов
- вы у меня мертворождение
Мне повезло, когда мне поставили диагноз.Я уже больше месяца занималась материнством, и все могло сложиться иначе.
«Осложнения задержанной плаценты включают сильное кровотечение, инфекцию, рубцевание матки, переливание крови и гистерэктомию. Любое из этих осложнений может привести к смерти, если не диагностировать и быстро лечить », — отметил Росс.
Задержка плаценты усложнила адаптацию к новому материнству.
Я был слишком утомлен, чтобы выполнять небольшие задачи, такие как получение подгузников с другой стороны комнаты.Это состояние также можно было бы рассматривать как потенциальную причину проблем с грудным вскармливанием, которые у меня были — я не производил слишком много молока.
Этот опыт лишил меня моих самых ранних воспоминаний о новом материнстве и оставил на их месте воспоминания о физической боли. Но что более важно, мой опыт сильно повлиял на мое доверие к медицинской системе.
Никто не должен прыгать через такое количество обручей, чтобы получить ответы об их здоровье.
Но, тем не менее, вооружение знаниями о признаках задержки плаценты может помочь вам быстрее получить правильное лечение.
Рочан Медоус-Фернандес — специалист по разнообразному контенту, чьи работы можно увидеть в The Washington Post, InStyle, The Guardian и других местах. Следуйте за ней в Facebook и Twitter.
.
БРЗ. Резюме
Основные выводы
Не было проведено рандомизированных контролируемых исследований, направленных на то, снижают ли профилактические антибиотики риск заражения после ручного удаления остаточной плаценты после вагинального родоразрешения.
Доказательства включены в этот обзор
нет
Оценка качества
Не применимо
Клинические последствия
Нет данных, подтверждающих использование рутинных профилактических антибиотиков для ручного удаления остаточной плаценты после вагинальных родов.
Дальнейшие исследования
Хорошо спроектированный с адекватным размером выборки следует проводить рандомизированные контролируемые исследования для оценки эффективности и безопасности профилактических антибиотиков для ручного удаления остаточной плаценты после вагинальных родов.
Кокрановский обзор
Образец цитирования: Chongsomchai C, Lumbiganon P, Laopaiboon M. Профилактические антибиотики для ручного удаления остаточной плаценты при вагинальных родах. Кокрановская база данных систематических обзоров 2014, выпуск 10.Искусство. № CD004904 DOI: 10.1002 / 14651858.CD004904.pub3.
Аннотация
Задержка плаценты является потенциально опасным для жизни состоянием из-за ее связи с послеродовым кровотечением. Ручное удаление плаценты увеличивает вероятность бактериального заражения в полости матки.
Сравнить эффективность и побочные эффекты рутинного применения антибиотиков для ручного удаления плаценты при влагалищных родах у женщин, которые получали антибиотикопрофилактику, и тех, кто этого не сделал, и определить подходящий режим антибиотикопрофилактики для этой процедуры.
Мы провели поиск в Регистре клинических испытаний Кокрановской группы по беременности и родам (31 июля 2014 года).
Все рандомизированные контролируемые исследования, сравнивающие антибиотикопрофилактику и применение плацебо или не антибиотиков для предотвращения эндометрита после ручного удаления плаценты при влагалищных родах.
Нет включенных испытаний. В будущих обновлениях, если мы определим приемлемые испытания, два автора обзора будут независимо оценивать качество испытаний и извлекать данные
Исследования, отвечающие критериям включения, не выявлены.
Не существует рандомизированных контролируемых исследований для оценки эффективности антибиотикопрофилактики для предотвращения эндометрита после ручного удаления плаценты при влагалищных родах.
,
6 Важные функции плаценты во время беременности
Плацента — это орган, который образуется во время беременности. Он растет в стенке матки и играет решающую роль в росте и развитии плода (1). Прочтите этот пост, чтобы узнать больше об этом жизненно важном органе беременности и факторах, которые могут повлиять на его правильное функционирование.
Почему плацента важна?
Плацента — это система жизнеобеспечения вашего будущего ребенка, которая играет ключевую роль в ее развитии. Он соединяет мать с плодом через пуповину и выполняет функции, которые сам плод не может выполнять (2).
Функции плаценты во время беременности
Плацента выполняет функции таких органов, как легкие, почки и печень, пока ваш плод не разовьет их. Некоторые из основных функций, которые выполняет плацента, включают (1) (3):
- Дыхательная, выделительная, питательная, эндокринная, барьерная функция, иммунологическая функция.
- Подача кислорода и выделение СО2 осуществляется посредством простой диффузии (дыхательной) и питательных веществ в плод через пуповину (питательная).
- Удаление из плода таких отходов, как мочевина, креатинин, мочевая кислота (экскреторная).
- Метаболизация и высвобождение пищевых веществ и необходимых продуктов в кровообращение матери и плода.
- Защита плода от ксенобиотиков (соединений, в том числе пищевых добавок, лекарств и загрязнителей окружающей среды).
- Производство стероидных и пептидных гормонов, которые помогают в росте и развитии ребенка (эндокринная система).
- Защита плода от инфекционных (бактериальных) и материнских заболеваний.
- Мембрана плода защищает перенос вредных веществ менее 500 дальтон, кроме антител и антигена (барьер).
- Производит различные ферменты, такие как диаминоксидаза и окситоциназа (ферментативная).
Факторы, которые влияют на функцию плаценты
Различные факторы могут повлиять на функцию плаценты во время беременности и сделать мать подверженной определенным рискам.Они могут включать:
- Возраст матери: Матери, которые забеременели после 35 лет, могут испытывать проблемы с плацентой (4).
- Двойная или множественная беременность: У матерей, имеющих более одного ребенка, может развиться слабая плацента. Это может повысить риск ранней отслойки плаценты (5).
- Преждевременный разрыв плодных оболочек: Ваш ребенок обычно защищен амниотическим мешком (мембраной, заполненной жидкостью).Если он сломается или протечет перед родами, вы можете подвергнуться риску инфекций плаценты (хориоамнионит) и отслойки плаценты (преждевременное отделение плаценты от матки) (6).
- Нарушения свертываемости крови: Свертывание крови в результате генетической восприимчивости, ожирения, увеличения материнского возраста, болезней, длительной неподвижности и т. Д. Также может образовываться внутри плаценты. Иногда это может привести к прекращению кровоснабжения и представлять опасность для ребенка (7).
- Травма живота: Падение или любой удар, вызывающий травму живота, увеличивает риск отслойки плаценты (8).
- Предыдущие проблемы с плацентой: Если у вас возникли какие-либо проблемы с плацентой во время предыдущей беременности, вы можете развить ее снова (9).
- До операции на матке: Любая предыдущая операция, такая как кесарево сечение или операция по удалению миомы матки, может увеличить риск развития плацентарных состояний (10).
- Артериальное давление: Высокое артериальное давление или гипертония могут повлиять на функцию плаценты (11).
- Злоупотребление психоактивными веществами: Если вы курите или принимаете наркотики, у вас может быть риск возникновения плацентарных состояний (12).
Проблемы, связанные с плацентой
Некоторые из возможных проблем, связанных с плацентой, включают:
- Отслойка плаценты: Это состояние, при котором плацента отделяется от стенки матки перед родами. Это может лишить плод кислорода и питательных веществ и может привести к преждевременным родам, мертворождению и проблемам роста; это может вызвать сильное кровотечение (13).Одна треть случаев отказов связана с любой формой гипертонии.
- Предлежание плаценты: Это происходит, когда плацента лежит низко в нижнем сегменте матки и частично или полностью закрывает отверстие шейки матки. Таким образом, он может заблокировать выход ребенка из матки, что приведет к преждевременным родам, разрыву плаценты, а также к родильному и внутри родовому кровотечению (14) (15).
- Нарастание плаценты: Это редкое осложнение возникает, когда плацента врастает в стенку матки и не может быть надлежащим образом отделена во время родов.Это может привести к вагинальному кровотечению во время и после родов (16).
- Задержка плаценты: Часть плаценты или оболочек остается неповрежденной в утробе матери после родов. Это может произойти, когда плацента застревает позади маточной мышцы. Это может быть опасное для жизни состояние и требует ручного удаления плаценты (MROP) через несколько часов после родов (17).
- Плацентарная недостаточность: Возможно, плацента не способна переносить питательные вещества к плоду.Это может привести к ограничению роста плода (FGR), мертворождению и низкой массе тела при рождении (18).
- Передняя плацента: Плацента развивается в передней части матки с зародышем за ней. Вам может быть трудно почувствовать удары плода, а сонографистам — найти сердцебиение. Это может привести к отслойке плаценты, задержке внутриутробного развития и гибели плода (19).
Каковы признаки и симптомы проблем с плацентой?
Признаки и симптомы, которые могут указывать на проблемы с плацентой, включают:
- Вагинальное кровотечение
- Боль в спине
- Боль в животе
- Постоянные сокращения матки
- Уменьшение движения плода
Вам следует обратиться к врачу, если вы начнете испытывать эти проблемы. симптомы внезапно и часто.
Можете ли вы уменьшить риск возникновения проблем с плацентой?
Возможно, вам не удастся предотвратить некоторые проблемы с плацентой. Но вы можете принять несколько мер для здоровой беременности.
- Пойдите для регулярных дородовых осмотров.
- Управление состояниями здоровья, такими как кровяное давление и гестационный диабет.
- Бросить курить и употреблять запрещенные наркотики.
- Скажите своему врачу, если у вас были какие-либо проблемы с плацентой во время предыдущей беременности или когда-либо выполнялась операция на матке.
Как доставляется плацента?
Обычно бывают легкие сокращения (иногда нет), которые могут помочь отделить плаценту от стенки матки и пройти через родовой канал.
При вагинальном родах третья стадия родов начинается с родов и заканчивается родами плаценты. Врач может вводить питоцин (окситоцин) в ваше тело, чтобы вызвать сокращение матки и ускорить изгнание плаценты (20).
В кесаревом сечении ваш врач физически удаляет плаценту перед закрытием разреза.Остальные фрагменты удаляются, чтобы предотвратить инфекцию и кровотечение (21).
Проверяет ли врач наличие аномалий плаценты даже без симптомов?
Во время регулярного ультразвукового сканирования врач проверяет все возможные аномалии плаценты. Условия плаценты, вероятно, связаны с влагалищным кровотечением, поэтому важно обратиться к врачу.
Часто задаваемые вопросы
1. Когда полностью формируется плацента?
Плацента полностью формируется к 18-20 неделям и продолжает расти на протяжении всей беременности.Он может весить около одного фунта во время родов (22).
2. Является ли плацента частью ребенка или матери?
Плацента — это материнский орган, состоящий из двух частей: плаценты плода, которая развивается из одной и той же бластоцисты, которая образует плод (ворсинчатый хорион), и плаценты матери, которая развивается из ткани материнской матки (decidua basalis) (23 ).
3. Какое положение плаценты лучше для нормальной доставки?
Положение плаценты не может быть причиной беспокойства в нескольких случаях.Положение передней плаценты — плаценты перед желудком — может затруднить слышание звуков сердца плода.
Регулярно проходите медицинские осмотры, чтобы ваш врач мог контролировать положение плода и плаценты на протяжении всей беременности. Это поможет вам родить здорового ребенка. Если у вас есть какие-либо опасения по поводу плаценты и проблем с плацентой, не стесняйтесь поговорить с врачом.
Ссылка:
Была ли эта информация полезной? ,
Признаки плаценты, лечение и факторы риска
Что такое плацента?
Placenta accreta является осложнением беременности с высокой степенью риска, которое возникает, когда плацента слишком глубоко внедряется в стенку матки.
Обычно, через несколько минут после родов, плацента отрывается от стенки матки и также рождается. Когда у вас есть нарастание плаценты, плацента остается прикрепленной к стенке матки. Это может вызвать сильное кровотечение.
Если ваш лечащий врач подозревает, что у вас есть плацента, вам может потребоваться раннее кесарево сечение, а затем гистерэктомия (хирургическое удаление матки).
Placenta accreta стала более распространенной, так как скорость кесарева сечения выросла за последние 50 лет. (Предыдущий кесарево сечение является фактором риска развития плаценты.) В настоящее время это заболевание встречается у 1 из 600 новорожденных в Соединенных Штатах каждый год.
Подобные, но менее распространенные проблемы включают в себя плаценту, при которой плацента встраивается в мышцы матки, и плаценту, в которой плацента прорастает через стенку матки, а иногда и в близлежащие органы.Вместе плацента инкремта, плацента percreta и плацента accreta известны как спектр плаценты acreta.
Признаки и симптомы плаценты accreta
Плацента accreta часто не имеет симптомов. В результате, иногда вы даже не знаете, что у вас есть, пока не родите ребенка. В других случаях ваш врач видит признаки этого при УЗИ. И вагинальное кровотечение во время третьего триместра может быть предупреждающим признаком.
Если у вас вагинальное кровотечение во время третьего триместра, немедленно обратитесь к врачу.Если кровотечение сильное, позвоните 911 или обратитесь в отделение неотложной помощи.
Если ваш врач подозревает, что у вас есть нарастание плаценты, может быть проведено УЗИ или МРТ, чтобы попытаться увидеть, как плацента имплантируется в стенку матки. (Эти анализы безболезненны и безопасны для вас и вашего ребенка.)
Ваша кровь также может быть проверена на повышение уровня альфа-фетопротеина. Этот белок вырабатывается вашим ребенком, и его количество может увеличиться, если у вас есть плацента.
Лечение прироста плаценты
Если кажется, что прирост плаценты вероятен, ваш врач может назначить кесарево сечение с последующим удалением матки с еще прикрепленной плацентой.Это должно предотвратить опасное для жизни кровотечение.
В редких случаях некоторые методы могут быть использованы для контроля кровотечения и позволяют сохранить матку. Если вы надеетесь завести еще одного ребенка, заранее поговорите с вашим поставщиком услуг.
Placenta accreta может быть проблематичным, если вы идете на преждевременные роды. Таким образом, ваш кесарево сечение может быть запланировано на 34 недели, чтобы избежать незапланированных срочных родов.
Вам необходимо доставить в больницу, в которой есть отделение интенсивной терапии, которое оборудовано для лечения сильного кровотечения.Ваша медицинская команда может включать в себя специалиста по материнской и плодовой медицине, акушерского хирурга, тазового хирурга и анестезиолога, а также неонатолога для ухода за недоношенным ребенком.
Если ваша матка удалена, вы не сможете снова забеременеть. Если вы хотите больше детей, вы можете усыновить или использовать суррогат.
Необнаруженная нарастание плаценты
Иногда трудно обнаружить нарастание плаценты до тех пор, пока вы не родите ребенка, и не настало время доставить плаценту.Если ваша плацента не отделяется от стенки матки и у вас сильное кровотечение, причиной может быть увеличение роста.
Эта ситуация может быть опасной для жизни. Вам может потребоваться многократное переливание крови и гистерэктомия, чтобы контролировать кровотечение.
Факторы риска развития плаценты
Они могут повысить риск развития плаценты:
- Предыдущее кесарево сечение или другие операции на матке . Ваш риск отрастания плаценты увеличивается с каждой операцией на матке, включая операцию по удалению миомы.(Это одна из причин, по которой не к медицинским причинам не стоит иметь кесарево сечение.)
- предлежание плаценты. Самым большим фактором риска является предлежание плаценты после предыдущего кесарева сечения, но предлежание плаценты без предварительного кесарева сечения также является фактором риска
- Сколько детей ты родила. Риск отрастания плаценты увеличивается с каждым рождением ребенка.
- Некоторые другие маточные состояния. Риск отрастания плаценты выше, если у вас есть миома матки или рубцы в ткани, которая выстилает вашу матку.
- Курение сигарет. Курение повышает риск возникновения проблем с плацентой.
- Ваш возраст. Placenta accreta чаще встречается у женщин 35 лет и старше.
- Бесплодие и некоторые процедуры бесплодия. Криоререзервированный перенос эмбрионов во время ЭКО является сильным фактором риска для роста.
Поддержка и дополнительная информация
Поговорите с другими членами сообщества BabyCenter, которые уже беременны или уже родили с плацентой, нарастающей или увеличенной.
Узнайте больше об аккреции плаценты в National Accreta Foundation.

