Профилактика осложнений и действия медицинской сестры при их возникновении
Осложнения возникающие после выполнения инъекций
Большая часть осложнений возникает по вине медицинской сестры, когда она не придерживается четко правил асептики или техники выполнения инъекций.
1. Обморок – внезапное кратковременное помрачение сознания, которое обусловлено острой ишемией головного мозга.
Профилактика. Не выполнять инъекцию пациенту в стоячем положении.
Действия медицинской сестры в случае возникновения обморока у пациента:
1. Предоставить положение лежа с приподнятыми ногами и немного опущенной головой (чтобы увеличить приток крови к головному мозгу).
2. Побрызгать лицо холодной водой, дать понюхать ватный тампон, смоченный раствором аммиака (нашатырного спирта).
3. Освободить от тесной одежды грудную клетку (расстегнуть воротник, пояс).
2. Инфильтрат – это наиболее частое осложнение подкожных и внутримышечных инъекций. Характеризуется образованием уплотнения в месте инъекции, которое легко определяется при пальпации.
Характеризуется образованием уплотнения в месте инъекции, которое легко определяется при пальпации.
Причины возникновения. Постоянное введение лекарств в одну и ту же область; введение не подогретых масляных растворов; грубое нарушение правил асептики на этапе подготовки и во время выполнения инъекций.
Признаки. Местная гипереми, гипертермия, отек, ощущение боли. При своевременном лечении инфильтрат может рассосаться, в худшем случае – осложниться развитием абсцесса.
Лечение. На ранней стадии развития инфильтрата накладывают двухслойный согревающий компресс. Можно применить водно-спиртовой, масло-спиртовой компресс. Назначают также физиотерапевтические процедуры (УВЧ, УФ-облучение). Если инфильтрат возник после введения антибиотика, то на кожу наносят йодную сетку. Если инфильтрат усложнился абсцессом, то проводят хирургическое его разрезание с дренированием.
Профилактика. Нужно строго соблюдать правила асептики, постоянно менять анатомические участки тела для инъекций, не вводить однократно большой объем лекарств, подогревать масляные растворы.
Запомните! Любой контакт иглы с нестерильными предметами и руками нарушает ее стерильность, что может стать источником инфекции и способствует развитию инфильтрата и даже абсцесса.
3. Аллергическая реакция – это повышенная чувствительность организма к введению того или иного препарата. Проявляется сыпью, отеками, зудом, повышением температуры тела. Может возникнуть насморк, конъюнктивит, першение в горле. Наиболее грозным проявлением аллергической реакции является анафилактический шок, который зачастую развивается в первые 20 мин после инъекции, а иногда и сразу – еще «на игле». При этом пациент внезапно чувствует резкую слабость, может потерять сознание, нарушается сердечная деятельность, на коже могут возникнуть сыпь, отек, а также диспепсические расстройства (рвота, понос). В тяжелых случаях возникают судороги, паралич дыхательной и сердечно-сосудистой систем. Это угрожающее для жизни состояние, которое требует неотложной помощи!
В таком случае нужно немедленно:
1. По возможности выше места инъекции наложить жгут так, чтобы перекрыть и вены, и артерии.
По возможности выше места инъекции наложить жгут так, чтобы перекрыть и вены, и артерии.
2. Внутримышечно ввести 0,5 мл 0,1% раствора адреналина.
3. Обколоть место инъекции 0,5 мл 0,1% раствором адреналина, разбавив его в 10-20 мл изотонического раствора натрия хлорида, после чего следует снять жгут.
4. При относительно стабильном артериальном давлении ввести 1 мл 1% раствор димедрола.
5. Внутримышечно для продления действия адреналина ввести 1 мл преднизолона или 1 мл гидрокортизона.
6. По назначению врача: При снижении артериального давления внутривенно ввести 1% раствор мезатона (развести 1 мл мезатона в 250 мл изотонического раствора натрия хлорида и вводить под контролем артериального давления). При невозможности стабилизировать артериальное давление ввести противошоковый плазмозаменитель – полиглюкин (400-800 мл).
В случае возникновения и нарастания удушья внутримышечно ввести 1 мл 24% раствора эуфиллина или внутривенно струйно медленно в течение 5 мин 5-10 мл 2,4% раствора эуфиллина в 10-20 мл изотонического раствора натрия хлорида, или внутривенно капельно, растворив эуфиллин в 100 мл изотонического раствора натрия хлорида.
Запомните! В каждом манипуляционном кабинете должен быть набор медикаментов для оказания неотложной помощи в случае возникновения анафилактического шока. При возникновении аллергических реакций вследствие введения лекарственных средств не всегда на коже могут возникать сыпь, зуд и отеки, а может возникнуть отек Квинке. Чаще всего к развитию анафилактического шока приводят пенициллины, стрептомицин, сульфаниламидные препараты, витамины группы В (особенно B1), вакцины, сыворотки, йодосодержащие препараты, анальгетики, препараты ацетилсалициловой кислоты.
Профилактика. Перед первой инъекцией любого препарата необходимо собрать аллергологический анамнез, по указаниям ведущих специалистов и непосредственно врачей выполнить пробу на индивидуальную чувствительность организма к препарату. При отрицательной реакции сделать в конечность первую инъекцию объемом 1 / 3 назначенной дозы и наблюдать за пациентом в течение 20 мин.
4. Попадание отломанной иглы в ткани. Вследствие дефекта изготовления инъекционная игла может при ее введения в мягкие ткани внезапно отделиться от муфты или сломаться.
Тактика. Обломок иглы быстро удалить из ткани пинцетом. Если случилось так, что игла полностью попала в ткани, то необходимо с двух сторон зажать рукой место нахождения иглы, чтобы она не перемещалась глубже в результате сокращения мышц, и немедленно вызвать врача, желательно хирурга, так как при таком осложнении требуется хирургическое вмешательство.
Профилактика. При выполнении внутримышечных инъекций иглу необходимо вводить на 2 / 3 ее длины, при более глубоком введении иглы нужно немедленно ее удалить из тканей на нужную длину.
5. Медикаментозная эмболия возможна в случаях, когда осуществляют инъекции масляного раствора или суспензии и случайно раствор попадает в сосуд. Проявляется она внезапной болью в области сердца, удушьем, кашлем, цианозом верхней половины грудной клетки. Это опасное осложнение, которое может привести к смерти пациента.
Профилактика. Масляные растворы в ткани можно вводить только тогда, когда убедились, что не попали в просвет кровеносного сосуда.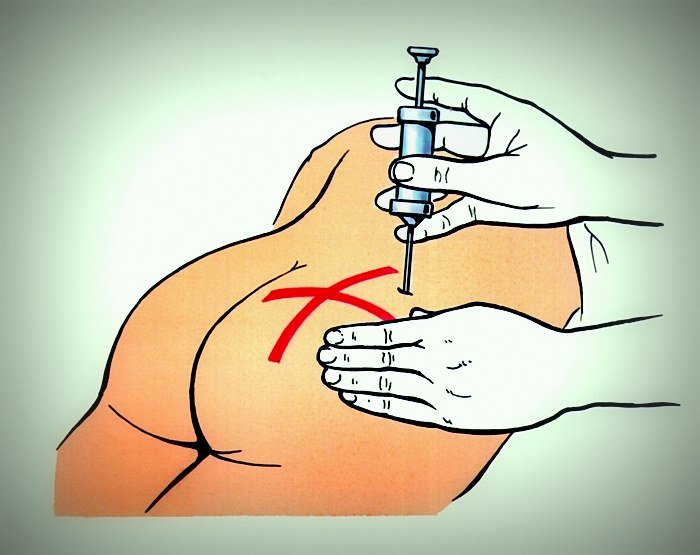
6. Некроз тканей может возникнуть вследствие ошибочного введения в ткани гипертонических растворов (10% раствор кальция хлорида или 10% раствор натрия хлорида).
Омертвение тканей может наступить при паравенозному попадании в ткани этих растворов при выходе иглы из вены, а также при попадании концентрированных йодосодержащих рентгеноконтрастных препаратов (билигност, урографин т.п.). При этом возникает жгучая боль в области инъекции.
Тактика. В таких случаях надо срочно обколоть место инъекции 20 мл 0,25% или 0,5% раствора новокаина (перед введением собрать аллергологический анамнез) или изотоническим раствором натрия хлорида и наложить согревающий компресс.
Профилактика. Перед введением лекарственного препарата внимательно прочитать этикетку на флаконе или ампуле и быть уверенным в том, что гипертонический раствор того или иного препарата вы вводите в вену.
7. Повреждения нервного ствола с последующим развитием парезов и параличей может быть при неправильном определении верхне-наружного квадранта ягодицы.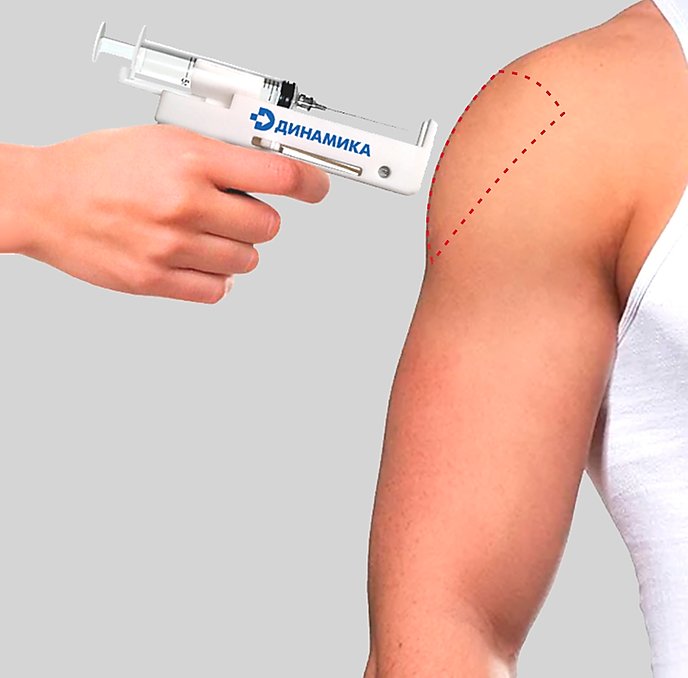
Профилактика. Правильно выбрать анатомический участок для инъекции.
8. Прислучайном введении лекарств в надкостницу отмечается устойчивой боль в месте инъекции. В таком случае необходимо иглу оттянуть назад. Профилактика. Пациентам с незначительным весом при выполнении в/м инъекции необходимо пальцами руки сделать складку, только потом выполнить инъекцию.
9. Липодистрофия – жировая дистрофия подкожной жировой клетчатки. Может возникнуть при постоянном введении инсулина в одно и то же место.
Профилактика. Постоянно меняйте анатомические участки при введении препаратов инсулина, а также вводит инсулин комнатной температуры.
Профилактика возможных осложнений при проведении внутримышечной инъекции
1. Перелом иглы:
— не проводить инъекции пациенту в положении стоя.
2. Медикаментозная эмболия (масляная):
— потянуть поршень на себя, убедиться, что Вы не попали в кровеносный сосуд.
3. Воздушная эмболия:
— вытеснить воздух из шприца перед инъекцией.
4. Гематома:
— потянуть поршень на себя, убедиться, что не попали в сосуд.
5. Повреждение нервных стволов:
— правильно выбирать область для инъекции.
6. Ошибочное введение лекарственного препарата:
— внимательно читать надпись на ампуле, флаконе, сверять с назначением врача, набирать лекарственный препарат в шприц непосредственно перед инъекцией.
7. Инфильтрат:
— не использовать короткие иглы, точно выбирать и чередовать область инъекций, соблюдать правила асептики и антисептики.
— лекарственные препараты, предназначенные для внутримышечного введения, не вводить подкожно.
8. Абсцесс:
— строго соблюдать правила асептики и антисептики.
9. Сепсис:
— строгое соблюдение правил асептики и антисептики, использование стерильного инструментария, материалов, растворов.
10. Аллергические реакции:
— выяснить аллергический анамнез пациента.
11. ВИЧ-инфекции, гепатит В, С, Д.
— использование одноразового инструментария;
— соблюдение ТБ при проведении инъекции и дезинфекции отработанных шприцев и игл;
— использование перчаток м/с при проведении инъекций.
Применение антибиотиков
Антибиотиками (А/Б) называют химиотерапевтические вещества, которые являются продуктами жизнедеятельности микроорганизмов и более высокоорганизованных растительных и животных организмов.
Некоторые А/Б получают синтетическим путём (морфоциклин) или полусинтетическим путём (ампициллин).
А/Б либо подавляют размножение (бактериостатический эффект) микроорганизмов, либо вызывают их гибель (бактерицидный эффект).
А/Б применяют по назначению врача. Дозу, кратность введения (сколько раз в день), продолжительность курса (сколько дней) А/Б врач отмечает в листе назначения.
А/Б ВВОДЯТ СТРОГО ПО ЧАСАМ, С СОБЛЮДЕНИЕМ НАЗНАЧЕННОЙ ДОЗЫ!
А/Б применяют при:
— пневмониях;
— менингитах;
— сальмонеллёзе;
— дизентерии;
— дифтерии;
— ангине;
— сепсисе и т. д.
д.
Противопоказанием для назначения А/Б является индивидуальная непереносимость данного препарата.
Форма выпуска антибиотиков
А/Б выпускаются в стеклянных флаконах герметически закрытых резиновыми пробками, обжатыми алюминиевыми колпачками, в виде порошка или пористой массы. Содержимое флакона разводят растворителями.
Некоторые А/Б, например гентамицина сульфат, выпускаются в виде порошка во флаконах и в виде раствора в ампулах.
На флаконе с А/Б указана доза в весовом выражении (0.1г.; 0.25г.; 0.5г.; 1.0 г.) или в единицах действия (Е.Д.) (250.000 Е.Д.; 500.000 Е.Д.; 1.000.000 Е.Д.).
Пример:
| 1. Бензилленициллина натриевая соль выпускается во флаконах по: |
| 2. Стрептомицина сульфат выпускается во флаконах по: |
В данном случае количество содержащего (сухого) порошка во флаконе:
— 0,25 г.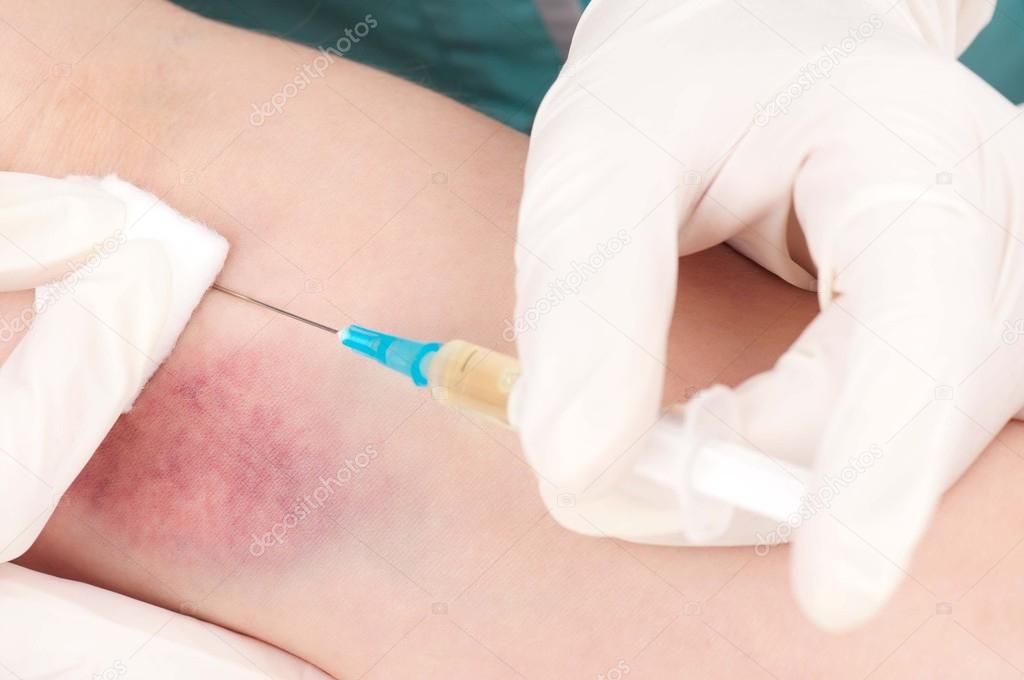 соответствует — 250.000 Е.Д.
соответствует — 250.000 Е.Д.
— 0,5 г. соответствует — 500.000 Е.Д.
— 1, 0 г. соответствует — 1.000.000 Е.Д.
Для разведения А/Б используется:
1. Вода для инъекций в ампулах по 5 и 10 мл.
2. Раствор натрия хлорида 0.9 % (изотонический) во флаконах по 200 и 400 мл, в ампулах по 5, 10 и 20 мл.
3. Растворы новокаина 0.25 % и 0.5 % во флаконах по 200 и 400 мл, в ампулах по 1, 2, 5,10 и 20 мл.
Примечание:
Все растворы во флаконах герметически укупорены. Стерильны. Апирогенны.
Разведение А/Б стандартным методом
Стандартное (полное, 10 %) разведение в соотношении 1:1, когда на каждые 100.000 Е.Д. /0,1 г. / А/Б ( сухого вещества ) берётся 1 мл. растворителя.
Пример:
На 100.000 Е.Д. (сухого вещества) бензилпенициллина натрия берётся 1 мл. растворителя.
На 250.000 Е.Д. — 2.5 мл. растворителя.
На 500.000 Е.Д. — 5 мл. растворителя.
На 1.000.000 Е.Д. — 10 мл. растворителя.
|
: 100.000 ЕД. = 2,5 мл. |
|
: 100.000 Е.Д. = 5 мл. |
: 100.000 Е.Д. = 10 мл.
Результат, полученный при делении дозы (указанной на флаконе ) на стандартную дозу ( 100.000 Е.Д.), соответствует количеству растворителя (в миллилитрах), который следует добавить во флакон с А/Б.
Нестандартное (половинное, 20%) разведение в соотношении 2:1, Когда на каждые 100.000 Б.Д. (0,1 г) А/Б (сухого вещества) берётся 0,5мл. растворителя (в половину меньше, чем при стандартном разведении).
Пример:
добавить 0,5 мл. растворителя
добавить 1 мл. растворителя
добавить 2,5 мл. растворителя
ЗАПОМНИТЕ!
Если на 100.000 Е.Д. А/Б используется 1 мл. растворителя, то это разведение называется стандартным. Если же на 100.000 Е,Д. А/Б Используется больше или меньше 1 мл. растворителя, то это разведение называется нестандартным.
растворителя, то это разведение называется нестандартным.
Методика растворения антибиотиков
1. Подготовить рабочее место.
2. Надеть маску, обработать руки на гигиеническом уровне, надеть перчатки.
3. Проверить пригодность антибиотика и растворителя (по наименованию, дозе, сроку годности, внешнему виду).
4. Набрать в шприц необходимое количество растворителя.
5. Ввести растворитель во флакон с антибиотиком, снять флакон вместе с иглой, положить шприц в стерильный лоток или в стерильную упаковку.
6. Осторожно встряхнуть флакон до полного растворения порошка (раствор во флаконе должен быть прозрачным, без примесей).
7. Надеть иглу с флаконом на подъигольный конус шприца, перевернуть флакон вверх дном, набрать нужную дозу антибиотика (сверить с назначением врача).
8. Снять иглу с флаконом с подъигольного конуса шприца.
9. Стерильным пинцетом надеть на подъигольный конус шприца иглу для в/м инъекции, выпустить воздух, придерживая иглу за канюлю.
10. Провести инъекцию.
Требования по безопасности труда при выполнении услуги
1. До и после проведения процедуры провести гигиеническую обработку рук.
2. Во время процедуры обязательно использование перчаток.
3. Обязательно использование непрокалываемого контейнера для использованных игл.
4. При угрозе разбрызгивания крови обязательно использование маски, специальных защитных очков
Внутримышечные инъекции показания противопоказания осложнения
Медицинская сестра должна четко представлять, какие могут быть осложнения после внутримышечных инъекций и как их избежать. При возникновении же осложнений медсестра обязана знать алгоритм медицинской помощи пациенту.
Итак, осложнения после внутримышечных инъекций могут быть следующими.
Поломка иглы
Нечасто, но встречается. Причина — сильное сокращение мышц при боязни процедуры, неожиданном начале инъекции, неправильной психологической подготовке пациента.
Помощь: соблюдая спокойствие, успокоить пациента, заверить его, что все будет хорошо. !-м и 2-м пальцами левой руки придавить ткани по обе стороны сломавшейся иглы, выдавливая ее таким образом. Правой рукой взять пинцет, аккуратно захватить кончик обломка и извлечь его. Действие повторяется несколько раз. При неудачных попытках срочно вызвать врача через посредника, оставаясь с пациентом и успокаивая его. В дальнейшем выполнять все указания врача.
Повреждения надкостницы
Может произойти при постановке внутримышечной инъекции слишком длинной иглой худощавому пациенту. Помощь: направление к врачу-хирургу и выполнение его назначений. Профилактика: соотносить длину иглы с величиной подкожножирового слоя пациента в месте предполагаемой инъекции.
Травматизация нервных стволов
Такие осложнения после внутримышечных инъекций могут возникнуть при введении иглы не в верхне-наружный квадрант ягодицы, а, например, в нижне-наружный. Нервные стволы могут повредиться и при воздействии лекарственного препарата непосредственно на нервную ткань. Такое случается, если препарат вводится рядом с местом, где расположен нерв.
Нервные стволы могут повредиться и при воздействии лекарственного препарата непосредственно на нервную ткань. Такое случается, если препарат вводится рядом с местом, где расположен нерв.
Помощь: направление к врачу и объяснение врачу всех обстоятельств постановки инъекции.
Инфильтраты
Причины: быстрое введение препарата, низкая температура вводимого лекарственного вещества, недостаточная длина иглы, инъекции в места, находящиеся рядом с недавно произведенной инъекцией либо со старым инфильтратом.
Помощь: наложение полуспиртового компресса либо такого же с добавлением 25%-ного раствора магния сульфата, информирование лечащего врача.
Абсцессы
Очень распространенные осложнения после внутримышечных инъекций.
Причины: несоблюдение правил асептики и антисептики, инъекции в инфильтраты, постановка внутримышечных инъекций с помощью короткой иглы.
Помощь: срочное направление к врачу-хирургу.
Гематомы
Причины: повреждения кровеносных сосудов иглой.
Помощь: направление к врачу и выполнение его назначений.
Эмболии
Масляные и суспензионные эмболии происходят при попадании иглы в просвет кровеносного сосуда с последующим введением лекарственного вещества. При недостаточном вытеснении воздуха из шприца имеется риск возникновения воздушной эмболии, если все содержимое шприца введено в кровеносный сосуд, куда попала игла.
Помощь: придание больному положения лежа на боку с приподнятым головным концом, немедленный вызов врача через посредника.
Профилактика: полное вытеснение воздуха из просвет шприца, «оттягивание» поршня при введенной игле при намерении введения масляных или суспензионных растворов.
Тромбофлебиты и некрозы
Такие осложнения после внутримышечных инъекций редки, но имеют место быть. Возникают тромбофлебиты при повреждении кровеносных сосудов, чаще многократных с последующей некротизацией мягких тканей.
Возникают тромбофлебиты при повреждении кровеносных сосудов, чаще многократных с последующей некротизацией мягких тканей.
Помощь: при жалобах больного на сильные боли и наличии гематом немедленная консультация врача-хирурга.
Инфицирование ВИЧ, парентеральными гепатитами
Причины: грубое нарушение правил асептики и антисептики при постановке внутримышечных инъекций, включая обработку рук, предстеризационную очистку и стерилизацию инструментария.
Профилактика: строгое следование всем существующим предписаниям и санитарным нормам при проведении инвазивных манипуляций.
Аллергические реакции
При введение любого лекарственного препарата у пациента может произойти аллергическая реакция от крапивницы до анафилактического шока. Процедурный кабинет должен быть оснащен противошоковой аптечкой и инструментами для оказания помощи при остановке дыхания.
Зная возможные осложнения после в/м инъекций, медицинская сестра должна направить все возможные усилия, чтобы их предотвратить. А при возникновении любого осложнения — быть готовой предпринять необходимые действия со своей стороны.
А при возникновении любого осложнения — быть готовой предпринять необходимые действия со своей стороны.
Еще интересное на сайте:
Противопоказания для внутримышечной инъекции
Существует несколько исследований, сравнивающих эффективность терапии у пациентов, которые лечатся пероральными препаратами (антибиотиками, кортикостероидами, нестероидными противовоспалительными препаратами, витамина В12 и т.д.), с пациентами, получающими эти же препараты внутримышечно.
В некоторых ситуациях эти исследования действительно показывают более высокую эффективность введения препарата инъекционным путем, например при лечении Neisseria gonorrhoeae цефтриаксоном, и Treponema pallidum внутримышечным пенициллином. Однако в большинстве случаев эти исследования свидетельствуют о том, что пероральный и внутримышечный путь введения лекарств — имеют равную эффективность. То же касается пероральных кортикостероидов, витамина B 12, препарата кеторолак и т.д.
Учитывая это, а также болезненность внутримышечных инъекций и высокий риск постинъекционных осложнений — внутримышечные инъекции препаратов должны назначаться только в случаях, когда доказано их преимущество над пероральными аналогами, когда пациент не способен принимать лекарства через рот, или когда врач имеет обоснованные сомнения в добросовестном соблюдении пациентом его назначений.
Существует определенная путаница в показаниях к внутримышечным инъекциям. Следует четко понимать, что обычно внутримышечные инъекции показаны лишь пациентам с тошнотой, рвотой, диареей или обезвоживанием. Они также могут быть уместными при сомнениях врача в послушности пациента, например — в психиатрической практике. При этом внутримышечный путь введения лекарств противопоказан при подозрении на аллергическую реакцию к данному препарату.
Пероральные препараты проще в использовании, почти всегда имеют одинаковую эффективность с внутримышечными аналогами, не вызывают боли при введении и не нарушают защитный барьер кожи. Таким образом, в подавляющем большинстве случаев следует отдавать предпочтение пероральному пути введения лекарств, и отказываться от внутримышечного пути. Особенно важной эта рекомендация является в детской практике, поскольку для детей боль, вызванная инъекциями, является серьезным стрессовым фактором.
Антибиотики
После открытия пенициллина в начале 1940-х годов, укол стал ассоциироваться с переломным моментом в течении болезни. С тех пор инъекции стали мощным медицинским символом. (1) И врачи и пациенты зачастую склонны воспринимать инъекцию более мощным терапевтическим средством, нежели стандартную пероральную терапию, и потому врачи могут отдавать предпочтение этому пути введения антибиотиков. Тем не менее, этот подход не находит научного подтверждения. (1, 2) Преимущества внутримышечного введения антибиотиков, вероятно, ограничиваются ситуациями, когда пациент не способен глотать лекарство, или психический статус пациента препятствует адекватному лечению (например, из-за выраженной забывчивости, или нежелания принимать лекарство).
С тех пор инъекции стали мощным медицинским символом. (1) И врачи и пациенты зачастую склонны воспринимать инъекцию более мощным терапевтическим средством, нежели стандартную пероральную терапию, и потому врачи могут отдавать предпочтение этому пути введения антибиотиков. Тем не менее, этот подход не находит научного подтверждения. (1, 2) Преимущества внутримышечного введения антибиотиков, вероятно, ограничиваются ситуациями, когда пациент не способен глотать лекарство, или психический статус пациента препятствует адекватному лечению (например, из-за выраженной забывчивости, или нежелания принимать лекарство).
Американское торакальное общество и Общество инфекционных болезней США (American Thoracic Society и the Infectious Diseases Society of America) рекомендуют применение пероральных антибиотиков для амбулаторного лечения пневмонии. (3) FDA не настаивает на введении антибиотиков внутримышечно при синусите (4, 5), и большинство внебольничных инфекций, вызванных метициллин-резистентным золотистым стафилококком остаются восприимчивыми к пероральному препарату триметоприма/сульфаметоксазола и тетрациклина. (6)
Исключения из правил
- Внутримышечное введение Бензатин бензилпенициллин G рекомендуется при лечении инфекций, вызванных Treponema pallidum, а внутримышечное введение цефтриаксона рекомендуется для лечения гонококковых инфекций и воспалительных заболеваний малого таза. Уровень доказательности A. (14, 16, 17)
- Внутримышечное введение пенициллина рекомендуется для лечения фарингита, вызванного бета-гемолитическим стрептококком группы А (БГСА), когда пероральный путь не может быть использован. Уровень доказательности A (15)
- Внутримышечное введение адреналина рекомендуется при лечении анафилактических реакций. Уровень доказательности A (30)
По данным одного систематического обзора, нет никаких оснований утверждать, что пероральный прием антибиотиков является менее эффективным, чем парентеральное их введение при лечении тяжелой инфекции мочевыводящих путей у детей и взрослых. (7)
Другие исследования показали сходную клиническую эффективность внутримышечного введения цефтриаксона и перорального приема триметоприм/сульфаметоксазола, при лечении инфекций мочевыводящих путей у лихорадящих детей. (8 — 10) Несколько исследований показали, что у детей со средним отитом внутримышечное введение цефтриаксона не является более эффективным в отношении скорости выздоровления и риска рецидивов, нежели пероральный прием амоксициллина, амоксициллин/клавуланата или триметоприм/сульфаметоксазола. (11 — 13)
В некоторых случаях внутримышечные антибиотики все же являются более эффективными, или приводят к более быстрому выздоровлению. Например внутримышечное введение бензатил бензилпенициллина G является препаратом выбора для лечения сифилиса. (14) Этот же препарат является эффективным средством для лечения фарингита, вызванного бета-гемолитическим стрептококком группы А (БГСА). (15) Центр по контролю и профилактике заболеваний рекомендует цефтриаксон для лечения гонореи, воспалительных заболеваний тазовых органов, и эпидидимита. (17)
Таким образом, следует признать, что представления о большей эффективности внутримышечных инъекций антибиотиков перед пероральными антибиотиками — в настоящее время не имеют под собой никаких научных оснований.
Кортикостероиды
Для терапии обострения бронхиальной астмы, при ложном крупе и других заболеваниях — рекомендуется системная терапия кортикостероидами. (18 — 27) Доказано, что кортикостероиды приводят к облегчению симптомов, снижению частоты госпитализаций, и уменьшению количества визитов к врачу. (18 — 27). И хотя большая часть данных о лечении астмы и крупа связаны с неотложной медицинской помощью, появляется все большее количество данных о том, что пероральное введение и внутримышечное введение имеют абсолютно равную эффективность. (22 — 27) Кроме того, одно исследование показало, что пероральный преднизолон не уступает внутримышечному преднизолону по эффективности лечения обострений хронической обструктивной болезни легких. (28) Многочисленные исследования, сравнивающие внутримышечное введение кортикостероидов с пероральным введением не нашли никаких существенных различий в результатах между группами. (20, 22 — 26) Несмотря на многочисленные исследования, оценивающие величину доз, кратность введения доз и пути введения различных кортикостероидов, до сих пор нет четких доказательств преимущества той или иной формы введения этих препаратов. (20, 22 — 26)
У детей, которые не в состоянии глотать таблетки, или которые категорично отказываются от приема препарата из-за плохого вкуса, внутримышечное введение кортикостероидов длительного действия, таких как дексаметазон или метилпреднизолона ацетат позволяет устранить риск нерегулярного приема препаратов. (24) При плохой переносимости пероральных кортикостероидов внутримышечное введение является разумной альтернативой. (23, 29) Пероральное введение кортикостероидов исключает боль, беспокойство, многие побочные эффекты, и расходы, связанные с проведением инъекций; а также хорошо переносятся пациентами всех возрастов. (22, 25, 26)
Некоторые врачи считают, что при лечении острой анафилаксии внутримышечное введение кортикостероидов более эффективно, чем пероральный прием. Это предположение основано, по-видимому, на аналогии с внутримышечным введением адреналина при анафилаксии. Однако на сегодняшний день нет убедительных научных данных, доказывающих преимущества такой тактики над пероральным введением кортикостероидов.
Витамин B 12
До недавнего времени стандартной терапией дефицита витамина B12 — было его исключительное внутримышечное введение. (31 — 35) Такая практика была основана на научных данных, указывающих на то, что при мальабсорбции витамина B12 (дефиците внутреннего фактора Касла) кишечник способен поглотить лишь 1-2% витамина B12, принятого внутрь. (32 — 35). Однако в последние годы было проведено несколько исследований, предложивших лечить таких пациентов высокими дозами перорального витамина В12. (31 — 35)
Эти исследования показали, что эффективность пероральной высокодозовой терапии витамином В12 не уступает его внутримышечному введению в краткосрочной перспективе. (31 — 35) В одном исследовании, витамин B 12 вводили перорально в дозировке 2000 мкг в сутки в течение четырех месяцев. (36) Это привело к трехкратному увеличению уровня сывороточного витамина В12, в сравнении с ежемесячным курсом инъекций витамина В12. Однако другие исследования, в которых витамин В12 вводился перорально в дозах менее 500 мкг в сутки, не достигали желаемого результата, что подтверждает необходимость ежедневного введения именно высоких доз препарата. (37, 38) Следует отметить, что пока нет исследований, посвященных сравнению долгосрочных результатов эффективности внутримышечного и перорального пути введения витамина В12 в лечении или профилактике анемии.
Есть несколько причин, по которым следует предпочесть пероральное введение витамина В12 внутримышечному введению. Во-первых, инъекции требуют визитов в больницу, что может быть затруднительным для пациентов с ограниченной подвижностью и пожилых пациентов. Во-вторых, инъекции сопровождаются более высокой частотой осложнений и травм. (31 — 35) В-третьих, инъекции этого препарата весьма болезненны. Прием витамина B12 внутрь является безболезненной, эффективной, безопасной, экономически выгодной и технически удобной формой введения препарата, подходящей для большинства пациентов. (31 — 33)
Кеторолак
Все НПВП (НПВС, нестероидные противовоспалительные препараты) имеют одинаковый механизм действия, независимо от пути их введения. (39 — 41) Современные научные исследования не находят преимуществ внутримышечного введения кеторолака над его пероральным приемом, при таких заболеваниях как мигрень, подагра, скелетно-мышечные боли и тд. (40 — 43) Несколько исследований, которые сравнивали пероральный ибупрофен с внутримышечным кеторолаком — не нашли заметных различий в эффективности. (40 — 43)
Кроме того, в исследованиях не удалось доказать гипотезу о том, что внутримышечный кеторолак является более эффективным методом лечения почечной колики, нежели пероральные НПВП. (44, 45) Ограниченные исследования даже показали, что внутримышечный кеторолак обладает одинаковым эффектом с некоторыми опиоидами при лечении почечной колики. (40, 41, 44, 45). Следует сказать, что пока нет рандомизированных, двойных слепых исследований, которые бы сравнивали непосредственно пероральные НПВП с внутримышечным кеторолаком.
К негативным моментам, связанным с внутримышечным введением кеторолака, относятся: кровоподтеки, локальные инфекции, гематомы, дискомфорт пациента и травмы от иглы. (38, 39) Кроме того, внутримышечные НПВП гораздо дороже пероральных. (39, 42) Учитывая отсутствие доказательств преимущества внутримышечных НПВП над пероральными НПВП, внутримышечные препараты должны использоваться только для пациентов с острой болью, а также тех, кто не способен принимать препараты внутрь. (39 — 42)
Заключение
Из-за широкого характера этой темы, мы ограничились сравнением внутримышечного и перорального пути введения лекарств. Кроме того, в обзор не были включены такие препараты, как антигистаминные, опиоидные анальгетики, ондансетрон, триптаны и многие другие. Вряд ли возможно разработать строгие критерии выбора пути введения этих лекарств. Процесс принятия выбора должен быть индивидуальным, включать в себя оценку клинической картины, знание свойств лекарств и учет предпочтений пациентов. За редкими исключениями, не существует никаких доказательств того, что внутримышечные препараты действуют более быстро или более эффективно, чем пероральные. Поэтому практикующие врачи должны в большинстве случаев отдавать предпочтение пероральному пути введения лекарств.
Список литературы
- Reeler AV. Anthropological perspectives on injections: a review. Bull World Health Organ. 2000;78(1):135143.
- Kienle GS, Kiene H. The powerful placebo effect: fact or fiction? J Clin Epidemiol. 1997;50(12):1311–1318.
- Mandell LA, Wunderink RG, Anzueto A, et al. Infectious Diseases Society of America/American Thoracic Society consensus guidelines on the management of community-acquired pneumonia in adults. Clin Infect Dis. 2007;44(suppl 2):S27–S72.
- Chang EJ, Marcy SM. Intramuscular antibiotics in the treatment of pediatric upper respiratory tract infections. Am J Manag Care. 1999;5(15 suppl):S915–S922.
- Wong DM, Blumberg DA, Lowe LG. Guidelines for the use of antibiotics in acute upper respiratory tract infections. Am Fam Physician. 2006;74(6):956–966.
- Stevens DL, Bisno AL, Chambers HF, et al., for the Infectious Diseases Society of America. Practice guidelines for the diagnosis and management of skin and soft-tissue infections. Clin Infect Dis. 2005;41(10):1373–1406.
- Pohl A. Modes of administration of antibiotics for symptomatic severe urinary tract infections.Cochrane Database Syst Rev. 2007;(4): CD003237.
- Baker PC, Nelson DS, Schunk JE. The addition of ceftriaxone to oral therapy does not improve outcome in febrile children with urinary tract infections. Arch Pediatr Adolesc Med. 2001;155(2):135–139.
- Hoberman A, Wald ER, Hickey RW, et al. Oral versus initial intravenous therapy for urinary tract infections in young febrile children. Pediatrics. 1999;104(1 pt 1):79–86.
- Roberts KB. The AAP practice parameter on urinary tract infections in febrile infants and young children. American Academy of Pediatrics. Am Fam Physician. 2000;62(8):1815–1822.
- Green SM, Rothrock SG. Single-dose intramuscular ceftriaxone for acute otitis media in children.Pediatrics. 1993;91(1):23–30.
- Barnett ED, Teele DW, Klein JO, Cabral HJ, Kharasch SJ. Comparison of ceftriaxone and trimethoprim-sulfamethoxazole for acute otitis media. Greater Boston Otitis Media Study Group.Pediatrics. 1997;99(1):23–28.
- Varsano I, Volovitz B, Horev Z, et al. Intramuscular ceftriaxone compared with oral amoxicillinclavulanate for treatment of acute otitis media in children. Eur J Pediatr. 1997;156(11):858–863.
- Centers for Disease Control and Prevention. Sexually transmitted diseases treatment guidelines 2002. https://www.cdc.gov/std/treatment/2-2002TG.htm. Accessed August 22, 2008.
- Bisno AL, Gerber MA, Gwaltney JM Jr, Kaplan EL, Schwartz RH. Practice guidelines for the diagnosis and management of group A streptococcal pharyngitis. Infectious Diseases Society of America. Clin Infect Dis. 2002;35(2):113–125.
- Centers for Disease Control and Prevention. CDC changes recommendations for gonorrhea treatment due to drug resistance. Accessed August 22, 2008.
- Ross J. Pelvic inflammatory disease. Clin Evid. 2006;(15):2176–2182.
- Institute for Clinical Systems Improvement. Health care guideline: diagnosis and management of asthma. Accessed September 2, 2008.
- U.S. Department of Health and Human Services. National Ashtma Education and Prevention Program, Expert Panel Report 3. Guidelines for the diagnosis and management of asthma. Accessed August 22, 2008.
- Dennis R, Solarte I, Fitzgerald JM. Asthma. Clin Evid. 2005;(14): 1847–1877.
- Rowe BH, Spooner C, Ducharme FM, Bretzlaff JA, Bota GW. Early emergency department treatment of acute asthma with systemic corticosteroids. Cochrane Database Syst Rev. 2001;(1):CD002178.
- Rowe BH, Spooner CH, Ducharme FM, Bretzlaff JA, Bota GW. Corticosteroids for preventing relapse following acute exacerbations of asthma. Cochrane Database Syst Rev. 2000;(2):CD000195.
- Lahn M, Bijur P, Gallagher EJ. Randomized clinical trial of intramuscularvs oral methylyprednisolone in the treatment of acute asthma exacerbations following discharge from an emergency department. Chest. 2004;126(2):362–368.
- Gries DM, Moffitt DR, Pulos E, Carter ER. A single dose of intramuscularly administered dexamethasone acetate is as effective as oral prednisone to treat asthma exacerbations in young children. J Pediatr. 2000;136(3):298–303.
- Amir L, Hubermann H, Halevi A, Mor M, Mimouni M, Waisman Y. Oral betamethasone versus intramuscular dexamethasone for the treatment of mild to moderate viral croup: a prospective, randomized trial. Pediatr Emerg Care. 2006;22(8):541–544.
- Rittichier KK, Ledwith CA. Outpatient treatment of moderate croup with dexamethasone: intramuscular versus oral dosing. Pediatrics. 2000;106(6):1344–1348.
- Bjornson CL, Klassen TP, Williamson J, et al., for the Pediatric Emergency Research Canada Network. A randomized trial of a single dose of oral dexamethasone for mild croup. N Engl J Med. 2004;351(13):1306–1313.
Медико-диагностический центр «Каменный цветок» Сысерть
Инъекции внутрикожные, подкожнык, внутримышечные, внутривенные.
Инъе?кция — способ введения в организм неких растворов (например, лекарственных средств) с помощью шприца и пустотелой иглы или впрыскиванием под высоким давлением (безыгольная инъекция).
Виды инъекций
К основным видам инъекций относят следующие:
- внутрикожная (или интрадермальная) — (intracutaneous или intradermal)
- подкожная (subcutaneous)
- внутримышечная (intramuscular)
- внутривенная (intravenous)
- внутриартериальная
- внутрикостная
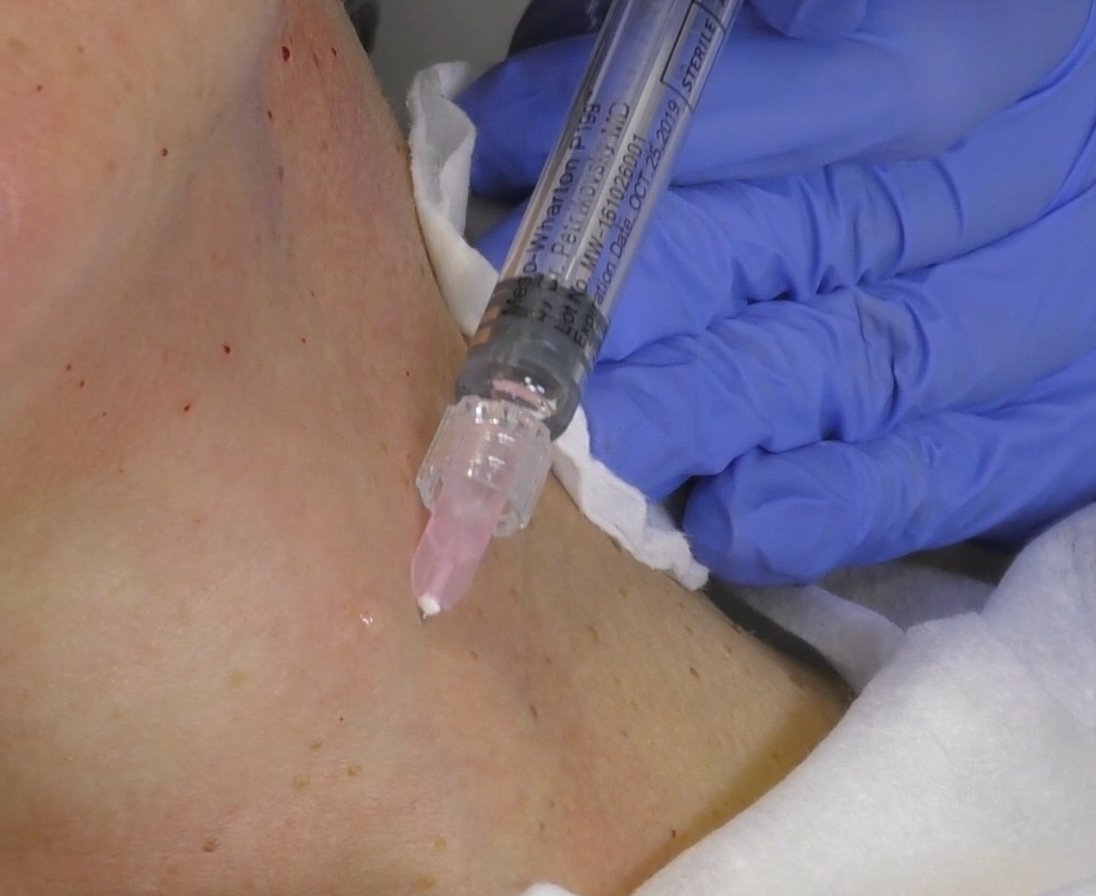
Внутримышечные инъекции
Инъекция в дельтовидную мышцу
Внутримышечная инъекция — один из наиболее распространённых способов введения небольших объёмов лекарственных веществ. Мышцы обладают разветвлённой сетью кровеносных и лимфатических сосудов, что создаёт хорошие условия для всасывания лекарств. При внутримышечной инъекции создаётся депо, из которого препарат постепенно всасывается в кровеносное русло, что позволяет поддерживать примерно одинаковую концентрацию действующего вещества в крови в течение нескольких часов и тем самым обеспечить его длительное действие.
Для предотвращения осложнений, внутримышечные инъекции рекомендуется производить в местах тела, где имеется значительный слой мышечной ткани, и близко не располагаются крупные сосуды и нервные стволы. Длина применяемой иглы зависит от толщины слоя подкожно-жировой клетчатки, так как необходимо, чтобы при введении игла прошла подкожную клетчатку и срез её располагался непосредственно в мышце. Инъекции производят обычно в ягодичные мышцы, реже — в мышцы передней поверхности бедра или дельтовидную мышцу.
Возможные осложнения внутримышечных инъекций
При внутримышечных инъекциях возможны следующие осложнения:
- Попадание иглы в кровеносный сосуд, что может привести к эмболии, если вводятся масляные растворы или взвеси, которые не должны попадать в непосредственно в кровоток. При применении подобных препаратов после введения иглы в мышцу оттягивают поршень назад и убеждаются в отсутствии крови в шприце.
- Инфильтраты — болезненные уплотнения в толще мышечной ткани на месте укола. Могут возникнуть на второй-третий день после инъекции. Причинами их возникновения может быть как несоблюдение правил асептики (нестерильный шприц, плохо обработанное место укола), так и многократное введение препаратов в одно и то же место, или повышенная чувствительность тканей человека к вводимому препарату (характерно для масляных растворов и некоторых антибиотиков).
- Абсцесс — проявляется гиперемией и болезненностью кожи над инфильтратом, повышенной температурой тела. Требует срочной хирургической обработки и лечения антибиотиками.
- Аллергические реакции на введённый препарат. Для избежания данных осложнений перед введением препарата собирается анамнез, выясняется наличие аллергических реакций на какие-либо вещества. При любом проявлении аллергической реакции (независимо от способа предыдущего введения) целесообразна отмена препарата, поскольку повторное введение данного лекарственного средства может привести к анафилактическому шоку.
Подкожные инъекции
Применяется, например, при введении инсулина.
Подкожно-жировой слой обладает густой сосудистой сетью, поэтому введённые подкожно лекарственные вещества оказывают действие быстрее по сравнению с введением через рот — они минуют желудочно-кишечный тракт, попадая непосредственно в кровоток. Подкожные инъекции производят иглой самого малого диаметра и вводят до 2 мл лекарственных препаратов, которые быстро всасываются в рыхлой подкожной клетчатке, не оказывая на неё вредного воздействия.
Наиболее удобными участками для подкожного введения являются:
- наружная поверхность плеча;
- подлопаточное пространство;
- передне-наружная поверхность бедра;
- боковая поверхность брюшной стенки;
- нижняя часть подмышечной области.
В этих местах кожа легко захватывается в складку и минимальна опасность повреждения кровеносных сосудов, нервов и надкостницы.
Не рекомендуется производить инъекции:
- в места с отёчной подкожно-жировой клетчаткой;
- в уплотнения от плохо рассосавшихся предыдущих инъекций.
Кожа над местом введения собирается в складку, игла под углом 45° вводится в кожу, затем плавно в подкожно-жировую клетчатку вводится раствор лекарственного препарата.
Внутривенные инъекции
Внутривенные инъекции предусматривают введение лекарственного вещества непосредственно в кровяное русло. Наиболее важным правилом при этом является строжайшее соблюдение правил асептики (мытьё и обработка рук, кожи больного и т. п.).
Особенности строения вен
Для внутривенных инъекций чаще всего используют вены локтевой ямки, поскольку они имеют большой диаметр, лежат поверхностно и сравнительно мало смещаются, а также поверхностные вены кисти, предплечья, реже вены нижних конечностей. Теоретически, внутривенная инъекция может быть произведена в любую из вен человеческого организма. Также аналогом внутривенной инъекции является введение препарата через диафрагму рта в корень языка. Это связано с особенностями анатомического строения языка человека.
Подкожные вены верхней конечности — лучевая и локтевая подкожные вены. Обе эти вены, соединяясь по всей поверхности верхней конечности, образуют множество соединений, самое крупное из которых — средняя вена локтя, наиболее часто используемая для пункций. В зависимости от того, насколько чётко вена просматривается под кожей и пальпируется (прощупывается), выделяют три типа вен:
- Хорошо контурированная вена. Вена хорошо просматривается, чётко выступает над кожей, объёмна. Хорошо видны боковые и передняя стенки. При пальпации прощупывается почти вся окружность вены, за исключением внутренней стенки.
- Слабо контурированная вена. Очень хорошо просматривается и пальпируется только передняя стенка сосуда, вена не выступает над кожей.
- Не контурированная вена. Вена не просматривается, и очень плохо пальпируется, или вена вообще не просматривается и не пальпируется.
По степени фиксации вены в подкожной клетчатке выделяют следующие варианты:
- Фиксированная вена — вена смещается по плоскости незначительно, переместить её на расстояние ширины сосуда практически невозможно.
- Скользящая вена — вена легко смещается в подкожной клетчатке по плоскости, её можно сместить на расстояние больше её диаметра. При этом нижняя стенка такой вены, как правило, не фиксируется.
По выраженности стенки можно выделить следующие типы:
- Толстостенная вена — вена толстая, плотная.
- Тонкостенная вена — вена с тонкой, легко ранимой стенкой.
Используя все перечисленные анатомические параметры, определяют следующие клинические варианты:
- хорошо контурированная фиксированная толстостенная вена — такая вена встречается в 35 % случаев;
- хорошо контурированная скользящая толстостенная вена — встречается в 14 % случаев;
- слабо контурированная, фиксированная толстостенная вена — встречается в 21 % случаев;
- слабо контурированная скользящая вена — встречается в 12 % случаев;
- неконтурированная фиксированная вена — встречается в 18 % случаев.
Наиболее пригодны для пункции вены первых двух клинических вариантов. Хорошие контуры, толстая стенка позволяют довольно легко пунктировать вену.
Менее удобны вены третьего и четвёртого вариантов, для пункции которых наиболее подходит тонкая игла. Следует только помнить, что при пункции «скользящей» вены её необходимо фиксировать пальцем свободной руки.
Наиболее неблагоприятны для пункции вены пятого варианта. При работе с такой веной применяют предварительную пальпацию (прощупывание), пункция «вслепую» не рекомендуется.
Осложнения при внутривенных инъекциях
Одной из наиболее часто встречающихся анатомических особенностей вен является так называемая ломкость. Визуально и пальпаторно ломкие вены ничем не отличаются от обычных. Пункция их, как правило, также не вызывает затруднения, но в месте прокола очень быстро появляется гематома, которая нарастает, несмотря на то, что все приёмы контроля подтверждают правильное попадание иглы в вену. Считается, что, вероятно, происходит следующее: игла является ранящим агентом, и в одних случаях прокол стенки вены соответствует диаметру иглы, а в других из-за анатомических особенностей происходит разрыв по ходу вены.
Нарушения техники фиксации иглы в вене также могут привести к осложнениям. Слабо фиксированная игла наносит дополнительную травму сосуду. Данное осложнение встречается, почти исключительно, у лиц пожилого возраста. При данной патологии введение лекарственного средства в эту вену прекращают, пунктируют другую вену и проводят инфузию, обращая внимание на фиксацию иглы в сосуде. На область гематомы накладывают тугую повязку.
Довольно частым осложнением бывает поступление инфузионного раствора в подкожную клетчатку. Наиболее часто после пункции вены в локтевом сгибе недостаточно устойчиво фиксируется игла, при движении больного рукой игла выходит из вены и раствор поступает под кожу. Иглу в локтевом сгибе рекомендуется фиксировать не менее чем в двух точках, а у беспокойных больных фиксировать вену на протяжении конечности, исключая область суставов.
Другая причина поступления жидкости под кожу — сквозной прокол вены, это чаще бывает при применении одноразовых игл, более острых, чем многоразовые, в этом случае раствор поступает частично в вену, а частично под кожу.
В случае нарушения центрального и периферического кровообращения вены спадаются. Пункция подобной вены крайне сложна. В этом случае больного просят более энергично сжимать и разжимать пальцы и параллельно похлопывают по коже, просматривая вену в области пункции. Как правило, этот приём более или менее помогает при пункции спавшейся вены. Первичное обучение медперсонала на подобных венах недопустимо.
Тест с ответами по «Сестринскому делу» Часть 6
Тестовые задания «Сестринское дело» разработаны преподавателями на основе Национальных стандартов РФ «Технологии выполнения простых медицинских услуг», и предназначены для самостоятельной подготовки слушателей к сертификационному тестированию. Данные тестовые задания составлены так, что необходимо выбрать один правильный ответ из пяти предложенных.
401. При подкожной инъекции можно ввести объём лекарственного препарата
1) 0,1 — 0,2 мл;
2) 0,1 — 5 мл;
3) 0,1 — 7 мл;
4) 0,1 — 2 мл;
5) до 10 мл.
402. После проведения подкожной инъекции
1) извлечь иглу, прижав к месту инъекции салфетку/ватный шарик;
2) извлечь иглу, не прижимая место инъекции салфеткой/ватным шариком;
3) извлечь иглу, попросить пациента держать салфетку/ватный шарик у места инъекции 1-2 минут, прижимая шарик пальцем второй руки;
4) извлечь иглу, попросить пациента держать салфетку/ватный шарик у места инъекции 5-7 минут, прижимая шарик пальцем второй руки;
5) извлечь иглу, помассировать место инъекции.
403. Игла при выполнении подкожной инъекции располагается
1) срезом вверх;
2) это значения не имеет;
3) срезом вниз;
4) срезом вправо;
5) срезом влево.
404. Для обработки места п/к инъекции необходимо взять салфеток/ватных шариков с кожным антисептиком
1) не менее одной;
2) не менее трех;
3) в зависимости от загрязнения кожи пациента, но не менее двух;
4) не менее четырёх;
5) нет правильного ответа.
405. Для введения гепарина наиболее часто используется
1) подкожно-жировой слой боковых сторон живота не более 2,5 см от пупка;
2) наружная боковая поверхность средней трети плеча;
3) передняя и переднебоковая поверхность бедра;
4) надлопаточная область;
5) всё перечисленное верно.
406. Игла располагается относительно кожи при введении подкожно гепарина
1) под углом 15°;
2) под углом 30°;
3) под углом 45°;
4) под углом 75°;
5) под углом 90°.
407. Сбор информации у пациента о лекарственной непереносимости проводится с целью профилактики
1) гиповолемического шока;
2) резкого повышения артериального давления;
3) приступа эпилепсии;
4) аллергической реакции;
5) гипотонии.
408. Какое из перечисленных осложнений встречается чаще других при инъекциях инсулина?
1) некроз;
2) тромбофлебит;
3) липодистрофия;
4) абсцесс;
5) гематома.
409. Прежде чем ввести лекарственный препарат для профилактики попадания препарата в сосуды при внутримышечной инъекции необходимо
1) приложить ватный шарик;
2) проверить угол введения;
3) потянуть поршень вверх;
4) проверить глубину введения;
5) зафиксировать мягкие ткани.
410. Осложнение, которое не возникает при проведении внутривенной инъекции
1) липодистрофия;
2) сепсис;
3) некроз;
4) гематома;
5) воздушная эмболия.
411. Несоблюдение правил асептики при выполнении внутримышечной инъекции может привести к следующему осложнению
1) отеку Квинке;
2) крапивнице;
3) абсцессу;
4) анафилактическому шоку;
5) медикаментозной эмболии.
412. При возникновении инфильтрата на месте проведения внутримышеч-ной инъекции необходимо наложить
1) пузырь со льдом;
2) согревающий компресс;
3) асептическую повязку;
4) венозный жгут;
5) гепариновую мазь.
413. При выполнении инъекций возникают осложнения, связанные с нарушением асептики и антисептики
1) воздушная эмболия;
2) абсцесс;
3) аллергическая реакция;
4) жировая эмболия;
5) липодистрофия.
414. Игла была введена до канюли и сломалась так, что не виден её конец. Выберите, каким путём её можно удалить
1) хирургическим путем;
2) пинцетом;
3) пальцами;
4) магнитом;
5) другой иглой.
415. При попадании воздуха в сосуд развивается осложнение
1) воздушная эмболия;
2) тромбофлебит;
3) некроз;
4) инфильтрат;
5) жировая эмболия.
416. Тяжелая аллергическая реакция немедленного типа на введение лекарственного вещества
1) отёк Квинке;
2) анафилактический шок;
3) крапивница;
4) аллергический дерматит;
5) полиноз.
417. Какой лекарственный препарат применяется первым в неотложной помощи при анафилактическом шоке
1) адреналин;
2) строфантин;
3) димедрол;
4) кордиамин;
5) кеторол.
418. Осложнение внутривенной инъекции, приводящее к моментальной смерти
1) воздушная эмболия;
2) гематома;
3) некроз;
4) сепсис;
5) тромбофлебит.
419. Какое осложнение может возникнуть при введении неподогретых масляных растворов подкожно или внутримышечно
1) жировая эмболия;
2) гематома;
3) некроз;
4) инфильтрат;
5) тромбофлебит.
420. Какие осложнения при инъекции возникают по вине медсестры?
1) инфильтраты;
2) абсцессы;
3) эмболии;
4) аллергические реакции;
5) всё перечисленное верно.
421. Какое осложнение может возникнуть при введении иглы до канюли в ткани больного
1) инфильтрат;
2) абсцесс;
3) поломка иглы;
4) аллергическая реакция;
5) повреждение нервных окончаний.
422. Жировая эмболия возникает при попадании масляного раствора
1) под кожу;
2) в вену;
3) в мышцу;
4) на слизистую оболочку;
5) в артерию.
423. При заборе крови в процедурном кабинете больной кратковременно потерял сознание. При осмотре АД 80/60, пульс частый, дыхание поверхностное. Что случилось с больным
1) шок;
2) сердечная астма;
3) обморок;
4) коллапс;
5) аллергическая реакция.
424. При ошибочном введении препарата необходимо выполнить всё, кроме
1) наложить согревающий компресс;
2) наложить пузырь со льдом;
3) успокоить пациента;
4) ввести в место инъекции 0,9 % раствор хлорида натрия 50-80 мл;
5) срочно сообщить врачу.
425. Назовите признаки постинъекционного осложнения – тромбофлебита
1) боль по ходу вены;
2) образование инфильтрата по ходу вены;
3) гиперемия кожи по ходу вены;
4) субфебрильная температура;
5) всё перечисленное верно.
426. Выберите определение к термину «абсцесс»
1) кровоизлияние под кожу;
2) уплотнение в месте инъекции;
3) гнойное воспаление мягких тканей с образованием полости заполненной гноем;
4) воспаление вены с образованием тромба;
5) омертвение тканей.
427. Выберите определение к термину «гематома»
1) кровоизлияние под кожу;
2) уплотнение в месте инъекции;
3) гнойное воспаление мягких тканей с образованием полости заполненной гноем;
4) воспаление вены с образованием тромба;
5) омертвение тканей.
428. Выберите определение к термину «инфильтрат»
1) кровоизлияние под кожу;
2) уплотнение в месте инъекции;
3) гнойное воспаление мягких тканей с образованием полости заполненной гноем;
4) воспаление вены с образованием тромба;
5) омертвение тканей.
429. Выберите определение к термину «тромбофлебит»
1) кровоизлияние под кожу;
2) уплотнение в месте инъекции;
3) гнойное воспаление мягких тканей с образованием полости заполненной гноем;
4) воспаление вены с образованием тромба;
5) омертвение тканей.
430. Выберите определение к термину «некроз»
1) кровоизлияние под кожу;
2) уплотнение в месте инъекции;
3) гнойное воспаление мягких тканей с образованием полости заполненной гноем;
4) воспаление вены с образованием тромба;
5) омертвение тканей.
431. Какое осложнение не может случиться после проведения подкожной инъекции
1) инфильтрат;
2) абсцесс;
3) жировая эмболия;
4) тромбофлебит;
5) аллергическая реакция.
432. Какое осложнение не может случиться после проведения внутримышечной инъекции
1) аллергическая реакция;
2) абсцесс;
3) жировая эмболия;
4) тромбофлебит;
5) повреждение нервных стволов.
433. Какое осложнение не может случиться после проведения внутривенной инъекции
1) аллергическая реакция;
2) гематома;
3) воздушная эмболия;
4) тромбофлебит;
5) нет правильного ответа.
434. После выполнения инъекции возник инфильтрат. Укажите возможную причину
1) использование тупой иглы;
2) введение неподогретых масляных растворов;
3) ошибочное введение раздражающего вещества;
4) неправильный выбор места инъекции;
5) всё перечисленное верно.
435. После выполнения инъекции возникла гематома. Укажите возможную причину
1) использование тупой иглы;
2) введение не подогретых масляных растворов;
3) ошибочное введение раздражающего вещества;
4) неправильный выбор места инъекции;
5) неправильная техника выполнения инъекции.
436. После выполнения инъекции возник абсцесс. Укажите, что не может быть причиной этого осложнения
1) использование тупой иглы;
2) введение не подогретых масляных растворов;
3) резкое сокращение мышц при внутримышечной инъекции;
4) неправильный выбор места инъекции;
5) нарушение правил асептики.
437. Во время выполнения инъекции произошла поломка иглы. Укажите возможную причину
1) использование тупой иглы;
2) неправильный выбор положения тела человека;
3) резкое сокращение мышц;
4) неправильный выбор места инъекции;
5) всё перечисленное верно.
438. После выполнения инъекции возник некроз тканей. Укажите возможную причину
1) неудачная венепункция;
2) масляный раствор попал в артерию;
3) ошибочное введение раздражающего лекарственного препарата;
4) воздух попал в артерию;
5) всё перечисленное, верно.
439. После выполнения инъекции возник тромбофлебит. Укажите возможную причину
1) частая венепункция;
2) масленый раствор попал в вену;
3) ошибочное введение раздражающего лекарственного препарата;
4) неправильный выбор иглы;
5) всё перечисленное, верно.
440. Игла относительно кожи при выполнении внутримышечной инъекции располагается
1) под углом 15°;
2) под углом 30°;
3) под углом 45°;
4) под углом 75°;
5) под углом 90°.
441. Какой длины иглы, применяются для внутримышечной инъекции?
1) 55 — 60 мм;
2) 38 — 40 мм;
3) 15 — 20 мм;
4) 10 — 15 мм;
5) 5 — 10 мм.
442. Глубина введения иглы при выполнении внутримышечной инъекции
1) две трети иглы;
2) в зависимости от расположения сосуда;
3) только срез иглы;
4) на всю длину иглы;
5) на одну треть параллельно коже.
443. После выполнения внутримышечной инъекции
1) извлечь иглу, прижав к месту инъекции салфетку/ватный шарик, не отрывая руки с шариком, слегка помассировать место введения лекарственного препарата;
2) извлечь иглу, не прижимая место инъекции салфеткой/ватным шариком;
3) извлечь иглу, попросить пациента держать салфетку/ватный шарик у места инъекции 1-2 минут, прижимая шарик пальцем второй руки;
4) извлечь иглу, попросить пациента держать салфетку/ватный шарик у места инъекции 5-7 минут, прижимая шарик пальцем второй руки;
5) извлечь иглу, помассировать место инъекции.
444. Выберите из перечисленного место внутримышечного введения лекарственных препаратов
1) наружная и передняя поверхность бедра в верхней и средней трети;
2) внутренняя поверхность предплечья;
3) передняя брюшная стенка;
4) средняя наружная треть плеча;
5) нижняя треть бедра.
445. Выберите правильный порядок действий при вскрытии ампулы
1) надпилить ампулу, сухим стерильным ватным шариком протереть место надпила и обломить конец ампулы;
2) обработать ампулу ватным шариком, смоченным спиртом, надпилить и обломить конец ампулы;
3) надпилить ампулу и обломить конец ампулы, не обрабатывая;
4) надпилить ампулу, обработать ватным шариком, смоченным спиртом, и обломить конец ампулы;
5) порядок действий не имеет особого значения.
446. Перед введением стерильный масляный раствор необходимо подогреть до температуры
1) 45°С;
2) 38°С;
3) 32°С;
4) 28°С;
5) 24°С.
447. Для обработки инъекционного поля можно использовать
1) спирт этиловый 96°С;
2) спирт этиловый 30°С;
3) кожный антисептик, разрешенный для обработки инъекционного поля;
4) йод;
5) бриллиантовый зелёный.
448. При проведении венепункции игла располагается срезом
1) вниз;
2) влево;
3) вправо;
4) вверх;
5) не имеет значения.
449. Для обработки кожи при выполнении внутривенной инъекции необходимо тампонов со спиртом
1) не мене одного;
2) не менее трех;
3) в зависимости от загрязнения кожи пациента, но не менее двух;
4) не менее четырёх;
5) нет правильного ответа.
450. Игла располагается относительно кожи при выполнении внутривенной инъекции
1) под углом 30°;
2) параллельно коже;
3) под углом 15°;
4) под углом 10°;
5) под углом 5°.
451. Какой длины иглы применяются для внутривенных инъекций?
1) 60 мм;
2) 40 мм;
3) 20 мм;
4) 15 мм;
5) 10 мм.
Вконтакте
Google+
Инъекции или замена коленного сустава: какие у меня варианты?
Остеоартрит — дегенеративное заболевание суставов, которое может вызывать проблемы с коленями. Лечение для этого включает инъекции в колено и замену тканей в колене. Что лучше всего подходит для лечения остеоартрита?
Заболевание часто поражает людей в возрасте 50 лет и старше, хотя может возникать и у молодых людей. По данным Фонда артрита, более 50 миллионов человек в Соединенных Штатах страдают артритом.
Остеоартрит (ОА) — хроническое заболевание, которое вызывает разрушение хрящей между суставами. Хрящ служит подушкой для суставов и защищает поверхность костей. Без этой подушки кости могут тереться или измельчаться, вызывая боль, скованность и отек.
Если пациент продолжает испытывать дискомфорт, отек или обширное повреждение суставов, его врач может предложить замену колена или коленную инъекцию.
Врачи обычно рекомендуют инъекционную терапию в колено перед тем, как рекомендовать операцию.Некоторым людям инъекции помогают облегчить боль в коленях.
Инъекции кортикостероидов
Инъекции кортикостероидов — одни из самых распространенных инъекций в колено. Врачи вводят кортикостероиды непосредственно в коленный сустав, чтобы быстро облегчить боль и воспаление в коленях.
Это класс лекарств, связанных со стероидным кортизоном. Их обычно используют для уменьшения воспаления. Кортикостероиды имитируют действие вещества под названием кортизол, которое естественным образом вырабатывается надпочечниками.
В высоких дозах кортикостероиды могут уменьшить воспаление. Они также влияют на иммунную систему. Это может быть полезно для контроля состояний, при которых иммунная система ошибочно атакует собственные ткани, таких как ревматоидный артрит.
Кортикостероид быстро всасывается в кровоток и попадает в очаг воспаления. Инъекционная терапия обеспечивает быстрое облегчение воспаленной области и более эффективна, чем традиционные пероральные противовоспалительные препараты.
Помимо быстрого облегчения, инъекция не вызывает многих побочных эффектов, которые вызывают пероральные кортикостероидные препараты.
Врачи могут сделать укол в своем кабинете. Они могут вызвать онемение в области колена перед инъекцией кортикостероидов непосредственно в сустав. Некоторые люди чувствуют почти мгновенное облегчение, в то время как другие ощущают эффект через несколько дней.
В зависимости от состояния колена, преимущества могут длиться от нескольких дней до более 6 месяцев. Факторы, которые играют роль в том, как долго продлится эффект от инъекции стероидов, например, степень воспаления и общее состояние здоровья.Важно отметить, что эффект от выстрела временный.
Могут потребоваться дополнительные инъекции кортизона.
Многие люди не испытывают побочных эффектов после инъекции стероидов, кроме небольшой боли или покалывания в месте инъекции. Однако у некоторых людей кортикостероиды могут вызывать опасные побочные эффекты, особенно если их принимать слишком часто.
Побочные эффекты включают:
- смерть близлежащей кости, известную как остеонекроз
- инфекция суставов
- повреждение нерва
- истончение кожи и мягких тканей вокруг места инъекции
- временная вспышка боли и воспаление в сустав
- истончение близлежащей кости, известное как остеопороз
- отбеливание или осветление кожи вокруг места инъекции
- пациенты с диабетом могут испытывать повышенный уровень сахара в крови
- аллергическая реакция
Воздействие высоких уровней кортизола в течение длительного периода со временем увеличивает риск развития гиперкортизолизма или синдрома Кушинга.
Эти эффекты включают:
- ожирение верхней части тела
- округлое лицо
- усиление синяков
- проблемы заживления
- слабые кости
- чрезмерный рост волос
- нерегулярные менструации у женщин
- проблемы фертильности у мужчин
Этот побочный эффект лечится путем постепенного уменьшения количества используемого кортизона или корректировки дозировки.
Другие инъекции
Некоторые люди пробовали инъекции обогащенной тромбоцитами плазмы или стволовых клеток, но и Американский колледж ревматологии, и Фонд артрита не рекомендуют использовать эти методы лечения.
Не существует стандартной процедуры для любого подхода, и человек не будет точно знать, что находится в его инъекции. Кроме того, недостаточно доказательств того, что эти варианты безопасны или эффективны.
Хотя кортикостероиды эффективно снимают боль и воспаление, они обеспечивают лишь временное облегчение. По мере прогрессирования ОА подвижность и качество жизни могут ухудшаться, поэтому единственным вариантом остается замена коленного сустава.
Врач, скорее всего, порекомендует операцию по замене коленного сустава после того, как будут опробованы все другие варианты лечения, такие как физиотерапия и инъекции.
Замена коленного сустава также называется артропластикой коленного сустава или шлифовкой поверхности колена, поскольку заменяется только поверхность костей. Хирург срежет поврежденную кость и хрящ с большеберцовой кости и коленной чашечки, а затем заменит их искусственным суставом.
При полной замене коленного сустава поврежденный коленный сустав удаляется и заменяется протезом из металла, керамики или высококачественного пластика, а также из полимерных компонентов.
Есть четыре основных этапа:
- Подготовка кости: Поверхности хряща, которые находятся на конце бедренной и большеберцовой кости, удаляются вместе с небольшим количеством подлежащей кости.
- Размещение металлических имплантатов: Удаленные хрящ и кость затем заменяются металлическими компонентами для воссоздания поверхности сустава. Металлические части либо цементируются, либо «вставляются» в кость.
- Восстановление поверхности надколенника: Нижнюю поверхность надколенника или коленную чашечку можно разрезать и отшлифовать пластиковой пуговицей.
- Установка прокладки: Хирург вставляет медицинский пластик между металлическими компонентами, чтобы создать гладкую поверхность скольжения, облегчая и делая ходьбу более гладкой.
Перед процедурой пациенты вместе с врачами будут проектировать искусственное колено. Во внимание принимается ряд факторов, таких как возраст, вес, уровень активности и общее состояние здоровья.
Отсрочка операции
Отсрочка операции по замене коленного сустава связана с рисками. Основные риски — дальнейшее ухудшение состояния сустава, усиление боли и снижение подвижности.
Другие факторы риска включают:
- риск развития деформаций внутри и снаружи сустава
- риск ослабления и потери функций мышц, связок и других структур
- усиление боли или неспособность справиться с болью
- повышенное инвалидность или отсутствие подвижности
- трудности с нормальной повседневной деятельностью
Врач подробно объяснит процедуру и позволит пациенту задавать вопросы по мере необходимости.Они будут записывать историю болезни, включая любые лекарства или добавки, которые принимаются в настоящее время, а также принимать во внимание аллергию и предыдущие проблемы со здоровьем.
Перед операцией врач проведет индивидуальную общую анестезию, в результате чего они полностью потеряют сознание. Пациенты часто начинают физиотерапию, чтобы привести в движение новый сустав во время короткого пребывания в больнице. Реабилитация продолжается после выписки из больницы. Это поможет восстановить силу и диапазон движений.
Риски замены коленного сустава
Хотя операция по замене коленного сустава часто проходит гладко, любая операция сопряжена с риском.
К ним относятся:
Если операция откладывается слишком долго, могут возникнуть другие риски. Могут развиться деформации, усложняющие процедуру замены коленного сустава. Операция может занять больше времени, а варианты замены коленного сустава могут быть ограничены.
Узнайте больше о причинах сильной боли в коленях здесь.
4 способа избежать слепоты при инъекционном лечении
Одним из изменений, внесенных во вторую часть Руководства HEE от 2016 г. , было повышение уровня квалификационных требований для временных кожных наполнителей, так что лечение не может проводиться до тех пор, пока практикующие врачи успешно прошли квалификацию уровня 7 (последипломный уровень), после чего они смогут заниматься только под клиническим наблюдением
2.Вводите медленно и постепенно.
Во многих случаях аваскулярного некроза сетчатки вводили наполнитель со слишком большим давлением.
3. Введите инъекцию на правильную глубину и плоскость с учетом анатомии кожи, мышц, сосудов и фасции.
4. Даже с учетом всего вышеперечисленного ни одна процедура не защищена от ошибок.
Вы должны иметь стратегию лечения и иметь возможность немедленно направить пациента к офтальмологу в пределах ограниченного окна возможностей, чтобы обратить вспять эффект — после полной окклюзии центральной артерии сетчатки время выживания сетчатки составляет 60 -90 минут.
Хотя быстрая интраокулярная инъекция гиалуронидазы оказалась успешной в растворении наполнителя и предотвращении постоянной слепоты, не существует согласованного метода устранения окклюзии центральной артерии сетчатки от наполнителей. Около курсов продвинутого уровня будут охватывать окклюзию центральной артерии сетчатки и давать советы по использованию новейших медицинских знаний.
Осведомленность о рисках, связанных с кожными наполнителями
На момент написания в Google «Риски кожных наполнителей» появилось следующее резюме NHS:
«Общие риски кожных наполнителей включают: такие проблемы, как сыпь, отек, зуд и синяки. .Наполнитель может со временем отойти от намеченной области обработки. У вас может возникнуть немедленная аллергическая реакция на наполнитель, которая может привести к анафилаксии ». — Нехирургические косметические процедуры — NHS Choices
Таким образом, только поверхностное исследование может привести к мысли, что помимо незначительных рисков, филлеры безопасны — независимо от того, кто вводит инъекции. Ясно, однако, что исходы для пациентов могут быть намного хуже.
Осведомленность о рисках должна быть не только более общедоступной, но и встроенной в системы регулирования косметической промышленности.При отсутствии формальных требований к квалификации или медицинской подготовки для доставки кожных наполнителей неудивительно, что некоторые осуждают такие методы лечения, как кожные наполнители, как «кризис, ожидающий своего часа» ( Keogh report, 2013 ).
«Кто угодно, где угодно и когда угодно может дать наполнитель кому угодно, и это странно» — Сэр Брюс Кио, медицинский директор Национальной службы здравоохранения
В конечном счете, только при надлежащей медицинской подготовке могут возникнуть гораздо более потенциально разрушительные риски. быть минимизированным в первую очередь.Вы готовы к такому кризису?
Harley Academy Training in Dermal Fillers
References
Beleznay, K., Carruthers, J. DA, Humphrey, S., Jones, D., (2015) Как избежать и лечить слепоту с помощью наполнителей: обзор мировой литературы . Dermatologic Surgery : October 2015 — Volume 41 — Issue 10 — p 1097–1117 doi: 10.1097 / DSS.0000000000000486
Carruthers, A., Carruthers, J., Humphrey, S., (2015) Введение филлеров мягких тканей: Обзор клинического использования.© 2016 UpToDate
Отчет Кио, 2013
Дополнительная литература
Сосудистый компромисс в результате аугментации мягких тканей: 12 случаев и рекомендации для оптимальных результатов Белезнай и др. (2014)
Руководство HEE 2016: Краткое резюме
После операции: дискомфорт и осложнения
Степень дискомфорта после операции зависит от многих факторов, в том числе от типа проведенной операции. Типичные неудобства могут включать:
Иногда осложнения могут возникнуть после операции.Это самые частые осложнения.
Ударная. Шок — это сильное падение артериального давления, которое вызывает опасное снижение кровотока по всему телу. Шок может быть вызван потерей крови, инфекцией, травмой головного мозга или нарушением обмена веществ. Лечение может включать в себя любое или все из следующего:
Прекращение кровопотери
Помощь при дыхании (при необходимости с ИВЛ)
Снижение потери тепла
Введение жидкости внутривенно (IV) или кровь
Обеспечение кислородом
Назначение лекарств, например, для повышения артериального давления
Кровоизлияние.Кровоизлияние означает кровотечение. Например, быстрая кровопотеря на месте операции может привести к шоку. Лечение быстрой кровопотери может включать:
Инфекция раны. Попадание бактерий в место операции может привести к инфекции. Инфекции могут задерживать заживление. Раневые инфекции могут распространяться на близлежащие органы или ткани или в отдаленные области через кровоток. Лечение раневых инфекций может включать:
Тромбоз глубоких вен (ТГВ) и тромбоэмболию легочной артерии (ТЭЛА).Вместе эти состояния называются венозной тромбоэмболией (ВТЭ). Этот термин используется потому, что условия очень тесно связаны. И потому, что их профилактика и лечение также тесно связаны. Тромбоз глубоких вен — это сгусток крови в большой вене глубоко внутри ноги, руки или других частей тела. Симптомами являются боль, отек и покраснение в ноге, руке или другой области. Если у вас есть эти симптомы, позвоните своему врачу.
Тромбоэмболия легочной артерии. Сгусток может отделиться от вены и попасть в легкие.Это формирует тромбоэмболию легочной артерии. В легких сгусток может перекрыть кровоток. Это неотложная медицинская помощь, которая может привести к смерти. Если у вас есть следующие симптомы, позвоните 911 или обратитесь за неотложной помощью. Симптомы включают боль в груди, затрудненное дыхание, кашель (может откашливаться с кровью), потливость, учащенное сердцебиение и обмороки. Лечение зависит от расположения и размера тромба. Он может включать:
Антикоагулянтные препараты (разжижители крови для предотвращения дальнейшего свертывания крови)
Тромболитические препараты (растворение сгустков)
Хирургические или другие процедуры
Легочные (легочные) осложнения.Иногда легочные осложнения возникают из-за отсутствия упражнений на глубокое дыхание и кашель в течение 48 часов после операции. Они также могут быть результатом пневмонии или вдыхания пищи, воды или крови в дыхательные пути. Симптомы могут включать свистящее дыхание, боль в груди, жар и кашель (среди прочего).
Задержка мочи. Временная задержка мочи или невозможность опорожнения мочевого пузыря могут возникнуть после операции. Вызванная анестетиком задержка мочи обычно лечится путем введения катетера для дренирования мочевого пузыря до тех пор, пока пациент не восстановит контроль над мочевым пузырем.Иногда могут быть назначены лекарства для стимуляции мочевого пузыря.
Реакция на анестезию. Хотя редко, но бывает аллергия на анестетики. Симптомы могут варьироваться от легких до тяжелых. Лечение аллергических реакций включает прекращение приема определенных лекарств, которые могут вызывать аллергические реакции. Также можно назначать другие лекарства для лечения аллергии.
Осложнения при имплантации зубов (и способы их преодоления)
Зубные имплантаты меняют жизнь.Те, кто потерял зубы и носит протез, наверняка уже заметили многие недостатки полных и частичных протезов. Для тех, кто заменил отсутствующие зубы постоянными мостами, прикрепленными к естественным зубам, у вас может быть не так много функциональных проблем по сравнению с зубными протезами, но в долгосрочной перспективе вы можете обнаружить, что даже эти мосты имеют проблемы и / или выходят из строя из-за кариеса, десен. заболевание или перелом.
К счастью, дентальные имплантаты могут преодолеть многие из этих недостатков.Зубные имплантаты — безусловно, лучший метод замены зубов в долгосрочной перспективе, если учесть преимущества, функцию и долгосрочный успех. (Выращивание новых зубов с использованием стволовых клеток может однажды стать даже лучшим решением, но это произойдет не ранее чем через 15+ лет.) Исследования показывают, что традиционные коронки и мостовидные протезы имеют 15-20% отказов в течение 10 лет, а имплантаты имеют меньше 2% отказов через десять лет. Если бы собирались данные за более длительный период, скажем, за 15–20 лет, расхождение было бы еще больше.
К сожалению, в жизни есть несколько вещей, которые служат на всю жизнь, и зубные имплантаты не исключение. Несмотря на то, что менее 2% имплантатов выходят из строя, это не очень приятно, если вы входите в число этих 2%… что касается вас, то вы пострадали на 100%!
Итак, что может привести к отказу имплантата и что можно сделать, чтобы максимизировать шансы на успех? Чтобы объяснить это, мы должны отделить первоначальный или краткосрочный отказ от долговременного.
Кратковременные осложнения при имплантации зубов
Кратковременный отказ лучше всего описать как отказ, который происходит до изготовления окончательных зубьев.Это могло быть сразу после операции, в течение первых нескольких месяцев заживления или даже через год.
1. Инфекция и плохое исцеление
Установка имплантата — это хирургическая процедура. При условии, что стоматолог соблюдает асептические / стерильные хирургические методы и меры предосторожности, вероятность заражения чрезвычайно мала, даже если мы считаем, что работаем внутри ротовой полости, которая заполнена бактериями. Пациенты обычно получают антибиотики в качестве дополнительной меры предосторожности. Дискомфорт после операции обычно бывает легким или умеренным и длится в среднем 1-4 дня и, конечно, зависит от конкретной процедуры.Обязательно спросите у стоматолога, чего вы обычно ожидаете.
За более чем 20 лет установки имплантатов я наблюдал только две непосредственные инфекции (в течение одной-двух недель после операции), и в обоих случаях это было результатом несоблюдения предписаний пациента и несоблюдения инструкций. В некоторых случаях инфекция может развиться через месяц или более после операции, но до того, как имплант будет полностью интегрирован (заживет). Если инфекция действительно возникает, это обычно связано с наличием существующей проблемы или инфекции в зубе или области, прилегающей к операционному полю.При раннем выявлении в некоторых случаях с этим можно справиться, и операция все еще может быть успешной.
2. Состояние здоровья, влияющее на исцеление
Вообще говоря, если вы потеряли зубы, вы являетесь потенциальным кандидатом на операцию по имплантации зубов. Тем не менее, существуют определенные состояния и заболевания, которые могут повлиять на то, подходят ли вам зубные имплантаты — именно здесь важно провести надлежащее медицинское обследование.
Такие состояния, как рак, облучение челюстей, алкоголизм, неконтролируемое заболевание десен или диабет, курение, прием некоторых лекарств и различные другие недуги, могут повлиять на способность вашего тела к заживлению и на срастание зубных имплантатов с вашей костью.Это не обязательно абсолютные противопоказания, но, возможно, необходимо предпринять шаги, чтобы обеспечить правильное заживление. Ваш хирург-стоматолог должен тщательно собрать медицинский анамнез и убедиться, что он / она полностью осведомлен о любых заболеваниях, а также о любых лекарствах, которые вы принимаете в настоящее время, чтобы избежать ненужных осложнений.
3. Хирургическая техника
Квалифицированный хирург-стоматолог должен знать процесс остеоинтеграции (как зубной имплант прикрепляется к кости челюсти) и владеть правильными хирургическими методами.В таких случаях заживление часто проходит очень комфортно и без осложнений. В противном случае это место более подвержено отеку, боли, инфекции и возможному повреждению имплантата. Это становится более важным, если в этой области немного меньше объема кости или она очень плотная … перегрев кости вызовет некроз (отмирание кости), и имплант, скорее всего, не сможет интегрироваться.
4. Микродвижение зубного имплантата
Зубные имплантаты должны оставаться неподвижными в течение достаточно длительного периода, чтобы могла произойти остеоинтеграция.Аналогия, которую я провожу своим пациентам, похожа на то, когда мы ломаем кость в руке или ноге. Для фиксации перелома используется гипсовая повязка, поскольку при движении костный перелом не заживает. Имплантаты очень похожи.
Зубным имплантатам требуется 16-17 недель для полного заживления, и это основано на «сигме» кости … сигма — это время, необходимое кости для того, чтобы пройти процесс ремоделирования и минерализации. этот временной интервал постоянен от человека к человеку, независимо от возраста или этнической принадлежности.
Если имплантат перемещается в течение первых 8–12 недель, он не станет стабильным, поскольку кость не будет расти напротив стороны имплантата. Вместо этого вы получите врастание мягких тканей, и полученный имплант будет расшатанным и, возможно, болезненным.
Это очень важно для стоматологов, которые предлагают «немедленные зубы» или «немедленные имплантаты». В некоторых случаях мы можем поместить зуб сразу на имплант, но мы должны предпринять шаги, чтобы гарантировать, что силы и функции этого имплантата минимальны.Это может означать укорочение зуба, чтобы пища не давила на зуб, употребление мягкой или жидкой пищи в течение ~ 2-3 месяцев и / или наложение шинирования зуба на другие имплантаты или естественные зубы.
Непосредственные зубы — прекрасный способ установить имплантаты, особенно если это передний зуб, но вы должны знать, что это связано или может представлять повышенный риск отказа. И последнее замечание… ваш «прикус»… то, как ваши зубы подходят друг к другу… может сделать возможным или невозможным получение немедленных зубов.
5.Отсутствие костей
Чтобы имплант был успешным, в идеале он должен иметь кость, растущую вокруг него со всех сторон. Если кость недостаточна по высоте или ширине, необходимо принять меры, чтобы гарантировать, что кость действительно будет расти напротив имплантата.
Если у вас долгое время отсутствовал зуб, вы, вероятно, потеряли некоторый объем кости в этой области. Мы можем увеличить объем кости с помощью различных техник. В некоторых случаях это нужно делать как отдельный шаг, а в других случаях это может быть сделано одновременно с установкой имплантата.
Ваш стоматолог-имплантолог должен уметь наращивать кость с помощью костного трансплантата или манипулировать этим участком таким образом, чтобы кость заполнила его. Если костный объем недостаточен и зубной имплант установлен без исправления этих недостатков, ваш имплант, скорее всего, выйдет из строя.
Имейте в виду, что хирурги-имплантологи обладают очень широким спектром навыков и техник. Многие пациенты приходили ко мне после того, как им говорили, что «у них недостаточно кости и что у них никогда не может быть имплантата (ов)».Какое чудесное переживание для меня — видеть радость на их лицах, когда я говорю им, что это можно сделать… и еще большая радость, когда последние зубы вставлены, а работа сделана и сказано!
6. Несоблюдение указаний врача
Послеоперационные инструкции обычно довольно просты и понятны. Сведите к минимуму тяжелую физическую активность (обычно в течение нескольких дней), держите место операции в чистоте, избегайте употребления определенных продуктов, если это рекомендовано, и принимайте лекарства в соответствии с рекомендациями.В зависимости от выполняемой операции или ваших конкретных обстоятельств вам могут быть даны другие конкретные рекомендации.
У меня были пациенты, которые прекрасно делали первые пару дней, и я полагал, что они просто очень быстро лекали, поэтому они продолжали заниматься своей обычной деятельностью … в некоторых случаях то, что им специально говорили не делать … например, плавание, тяжелые кардио или упражнения, употребление определенных продуктов и т. д. Затем они начинают испытывать повышенный дискомфорт, отек и / или другие осложнения и вскоре понимают, что я серьезно относился к инструкциям.Имейте в виду, что некоторые лекарства, которые мы назначаем, помогают уменьшить обычные послеоперационные проблемы, которых люди ожидают, и если они начнут переусердствовать слишком рано, им может быть труднее вылечиться.
Долгосрочные осложнения после имплантации зубов
1. Несоблюдение правил содержания и ухода за участком
Итак, у вас наконец-то есть зубные имплантаты и последние зубы на месте, и теперь вы готовы откусить хрустящие яблоки и улыбнуться еще шире, чем когда-либо прежде.
Теперь, прежде чем вы отправитесь навстречу закату со своими новыми жемчужно-белыми (-ыми) цветами, очень важно сохранить эти новые зубы и имплантаты.Хотя в предыдущих блогах я упоминал, что имплантаты не подвержены тем же проблемам, которые мы наблюдаем с естественными зубами, таким как кариес при переломах и при инфекциях, они требуют ухода. Я лечил пациентов, которые потеряли зубы из-за длительного пренебрежения и отсутствия ухода… иногда эти же люди, кажется, все еще забывают чистить зубы сейчас, когда у них есть имплантаты!
Если у вас есть зубные имплантаты, вы вложили значительные средства в свое здоровье зубов. Его необходимо поддерживать простой щеткой, чисткой зубной нитью и регулярным осмотром у вашего стоматолога общего профиля и / или имплантолога.
Если вокруг имплантата образуется чрезмерное количество пищи или бактериальный налет и вы не чистите его регулярно, это вызовет воспаление десен, которое может привести к потере костной массы, инфекции и проблемам и / или даже потере имплантата.
По некоторым другим причинам, о которых я упомяну ниже, очень важно регулярно проверять зубы. Я вижу и лечу многих пациентов, у которых есть собственный «семейный» стоматолог, и они приходят ко мне только для лечения имплантата. Даже в той ситуации, когда я знаю, что их осматривает их собственный стоматолог общей практики, я прошу их вернуться для последующего осмотра через месяц, год, а затем каждые 3-5 лет, просто чтобы убедиться, что все в порядке.
2. Слишком большая нагрузка на имплантаты
После того, как имплант срастается с костью, он становится чрезвычайно твердым… ощущается как «гвоздь в бетоне». К сожалению, кость не бетонная. Если физиологически зубной имплант подвергается чрезмерной нагрузке, кость будет потеряна. Это может привести к образованию пародонтального (десневого) кармана, который, в свою очередь, позволит нездоровым бактериям расти и колонизировать … Это создает каскад событий, в результате которого может быть потеряно больше кости, возникнет инфекция и имплант в конечном итоге может быть утерян.
Один из лучших способов предотвратить это — в начале .. на этапе планирования лечения. Хотя мы работаем над зубами, людьми и человеческими телами…. многое из того, что мы делаем, связано с инженерией. Если мы не устанавливаем достаточное количество имплантатов, если имплантаты слишком малы, слишком короткие или находятся под слишком большим углом, нагрузка на имплант (ы) может быть чрезмерной. В этих случаях ваши имплантаты могут очень хорошо работать в течение первых пяти лет или около того, но затем вы можете увидеть потерю костной массы и возникновение разрушения.
Вот почему очень важно знать об определенных предложениях по лечению, которые предполагают использование меньшего количества зубных имплантатов или мини-имплантатов. Существуют компании по производству имплантатов, основная директива которых заключается в том, чтобы продавать больше имплантатов и сделать процедуру простой, чтобы любой стоматолог мог их установить. Я не говорю, что меньшее количество зубных имплантатов, мини-имплантаты или простые процедуры никогда не будут успешными в долгосрочной перспективе. Но если при планировании лечения не учитываются силы, действующие на зубы, тип зубов, качество кости, объем и другие факторы, вы можете испытать неприятный сюрприз, поскольку вероятность долгосрочной неудачи гораздо выше.
Около двух лет назад ко мне приехала пациентка, у которой болели верхние имплантаты. Ей установили четыре имплантата, и они поддерживали набор постоянных зубов … операции прошли хорошо, и она прекрасно зажила. Последние зубы были поставлены всего за полтора года до того, как она увидела меня. К тому времени, когда она вошла в наш офис, три из четырех имплантатов вышли из строя, вокруг них была инфекция, и эта инфекция вызвала дальнейшую потерю костной массы! Был только один имплант, поддерживающий костную ткань, но было ясно, что он уже начал выходить из строя.Если это не удастся, все зубы выпадут. По моему мнению, у нее не было достаточной опоры для имплантата для данного типа и количества заменяемых зубов, и это вызвало слишком большую нагрузку на кость. Я объяснил некоторые другие варианты, которые были бы лучше и успешнее в долгосрочной перспективе, и она сказала, что кто-то другой сказал ей нечто очень похожее. В основном она пошла с менее дорогим планом лечения, чтобы сэкономить некоторые затраты … к сожалению, она потратила тысячи (и тысячи) долларов, и я не думаю, что она смогла возместить какие-либо из затрат, которые она потратила.В конечном итоге она будет тратить гораздо больше, чтобы исправить нанесенный ущерб, а затем более идеально восстановить свой рот.
3. Неидеальное размещение или планирование лечения
В некоторых случаях пациенты очень успешно устанавливали зубные имплантаты и очень хорошо заживали, но обнаруживали, что когда зубы должны быть изготовлены, имплантаты нельзя использовать. В некоторых случаях это происходит из-за того, что имплантаты расположены не в правильном месте или под неправильным углом, или эстетика ситуации не позволяет имплантату быть полезным.
Обычно это происходит из-за отсутствия планирования. Хирург-стоматолог, устанавливающий ваши зубные имплантаты, должен точно знать, какой тип зубов у вас в конечном итоге будет, потому что это точно определит, где, сколько и под каким углом необходимо установить имплантаты. Поэтому лечение имплантата нужно начинать не с хирурга, а со стоматолога, который будет устанавливать последние зубы. В некоторых случаях (например, в нашем офисе) стоматолог-имплантолог предоставит вам как хирургическую, так и протезную (зубы) фазы ваших зубных имплантатов.Однако некоторые стоматологи предоставляют только протезирование, а некоторые — только операцию. Это также может работать при условии, что они общаются между собой и что планирование лечения сначала выполняется стоматологом-протезом… потому что (как описано выше) тип устанавливаемых зубов будет определять тип необходимой хирургии.
Не звучит так пессимистично, но некоторые пациенты приходили ко мне, чтобы сделать зубы после установки имплантатов, но без предварительной консультации со мной или стоматологом-протезом.В некоторых случаях эти имплантаты нельзя было восстановить, и их пришлось удалить из-за эстетических, медицинских или функциональных проблем.
Хорошие новости о зубных имплантатах!
Хотя поиск опытных и квалифицированных стоматологов, которым вы можете доверять и чувствовать себя комфортно, очень важен, успех или неудача зубных имплантатов также зависит от пациента. Работая вместе, вы поможете свести к минимуму любые потенциальные риски, и, прежде чем вы это узнаете, вас прочитают, чтобы откусить от жизни.
Несмотря на пессимистический взгляд, который может возникнуть у вас после прочтения вышеупомянутых осложнений, зубные имплантаты по-прежнему являются наиболее успешным и наименее проблемным методом замены зубов.На мой взгляд, вероятно, самая большая проблема заключается в том, что зубные имплантаты часто являются самым дорогим вариантом по сравнению с традиционными зубными протезами и мостами. Поэтому, если у вас действительно возникнут осложнения, потенциальная потеря ваших инвестиций может быть огромной. Обязательно спросите своего стоматолога (стоматологов), какая продолжительность жизни является разумной и какова их политика в отношении «неудач». У меня много пациентов в офисе, у которых имплантаты устанавливались в течение 15+ лет без проблем, и несколько пациентов с имплантатами в течение 25-37+ лет, также с минимальными проблемами или без них.(Я устанавливаю и восстанавливаю имплантаты около 25 лет, поэтому я не могу отдать должное некоторым из этих пациентов … но я упоминаю это, чтобы проиллюстрировать, как долго они могут прослужить и выдержать)
Если у вас возникнут вопросы, проблемы или проблемы, вы всегда можете позвонить, написать нам по электронной почте или даже прийти для консультации. Мы здесь, чтобы помочь!
Процедура инъекции фасеточного сустава
Инъекция в фасеточный сустав — относительно простая и понятная процедура, которая обычно выполняется в кабинете для процедур или в амбулаторном хирургическом центре.
См. Инъекции в фасеточные суставы и блоки медиальной ветви
Как и многие инъекции в позвоночник, инъекции в фасеточные суставы лучше всего выполнять с помощью рентгеноскопии (прямой рентгеновский снимок), чтобы правильно нацелить и разместить иглу (и избежать повреждения нервов или других травм).
Фацетная инъекция
Процедура закачки включает следующие этапы:
- Обычно процедура выполняется без седативных средств, однако, если требуется лекарство для релаксации, можно начать капельницу.
- Пациент лежит на процедурном столе, кожа на исследуемой области хорошо очищена.
- Врач обрабатывает небольшой участок кожи обезболивающим (анестетиком), которое может вызывать боль в течение нескольких секунд.
- Врач с помощью рентгеновского контроля (рентгеноскопии) направляет очень маленькую иглу в фасеточный сустав.
- Затем вводится небольшое количество контрастного красителя, чтобы убедиться, что игла находится в суставе, а лекарство находится внутри сустава.
- После этого подтверждения в сустав медленно вводится небольшая смесь анестетика (такого как лидокаин) и противовоспалительного препарата (стероид / кортизон).
См. Видео о процедуре инъекции в фасеточные суставы
Сама инъекция занимает всего несколько минут, но вся процедура обычно занимает от пятнадцати до тридцати минут.
объявление
Сразу после инъекции
- После процедуры пациент обычно остается в зоне восстановления в течение двадцати-тридцати минут, а затем его просят выполнить некоторые движения или действия, которые обычно вызывают у него боль.
- Пациенты могут получить или не получить облегчение боли в первые несколько часов после инъекции, в зависимости от того, являются ли пораженные суставы основным источником их боли. Если пораженный сустав или суставы не вызывают боли, пациент не получит немедленного облегчения от инъекции.
- Иногда пациенты могут чувствовать онемение, легкую слабость или странное ощущение в шее или спине в течение нескольких часов после инъекции.
- Пациент обсудит с врачом любое немедленное облегчение боли, а также любые вопросы или проблемы.
реклама
День укола
В день инъекции пациентам обычно советуют:
- Избегайте физических нагрузок.
- Пациентам следует ограничить прием обезболивающих в течение первых четырех-шести часов после инъекции, чтобы полученная диагностическая информация была точной.
- Избегайте управления транспортным средством, если иное не одобрено лечащим врачом.
Если использовались седативные средства, пациенту не следует садиться за руль в течение 24 часов после процедуры.
Неделя после инъекции фасетки
Пациенты могут заметить небольшое усиление боли, продолжающееся в течение нескольких дней по мере того, как действует обезболивающее, и до того, как кортизон начинает действовать.
В течение недели после инъекции общие рекомендации включают:
- Если в первые два-три дня после инъекции в этой области возникает дискомфорт, осторожное прикладывание льда или холодного компресса к общей области места инъекции обычно обеспечивает облегчение боли.
- Пациенты могут продолжать принимать обычные обезболивающие после процедуры.
- На следующий день после процедуры пациенты могут вернуться к своей обычной деятельности.
- Пациенты могут быть направлены на физиотерапию или мануальную терапию после инъекции, пока действует обезболивающее, и / или в течение следующих нескольких недель, пока действует кортизон.
Подробнее о пакетах со льдом для снятия боли в спине
Подробнее о физиотерапии для снятия боли в пояснице
Когда боль уменьшится, рекомендуется начать регулярные упражнения и умеренно заниматься физическими упражнениями.Даже если облегчение боли значительно, все же важно постепенно увеличивать активность в течение одной-двух недель, чтобы избежать повторения боли.
Принципы офисной анестезии: Часть I. Инфильтративная анестезия
1. Tetzlaff JE.
Фармакология местных анестетиков. Анестезиол Clin North Am .
2000; 18: 217–33 ….
2. Бартфилд Дж. М.,
Jandreau SW,
Раччо-Робак Н.
Рандомизированное испытание дифенгидрамина в сравнении с бензиловым спиртом с адреналином в качестве альтернативы местной анестезии лидокаином. Энн Эмерг Мед .
1998. 32: 650–4.
3. Arca MJ,
Бирманн Ю.С.,
Джонсон TM,
Чанг А.Е.
Методы биопсии новообразований кожи, мягких тканей и костей. Surg Oncol Clin North Am .
1995; 4: 157–74.
4. Дриппс Р.Д., Экенхофф Д.Е., Вандам Л.Д., Лонг-шейкер Д.Э., Мерфи Флорида. Dripps / Eckenhoff / Vandam Введение в анестезию. 8-е изд. Филадельфия: Saunders, 1992.
5. Факты о лекарствах и сравнения. Сент-Луис: Факты и сравнения, 1999: 3604.
6. Рыбоцкий Б.М.,
Берковиц К.Д.,
Монтегю-младший.
Местные анестетики. Есть ли преимущество в смешивании растворов? J Am Podiatr Med Assoc .
1996; 86: 487–91.
7. Sweet PT,
Маги Д.А.,
Голландия AJ.
Продолжительность внутрикожной анестезии смесями бупивакаина и лидокаина. Кан Анаэст Соц J .
1982; 29: 481–3.
8. Дзубов Л.М.,
Халперн AC,
Лейден Дж. Дж.,
Гроссман Д.,
Макгинли К.Дж.Сравнение предоперационных препаратов для кожи лица. J Am Acad Dermatol .
1988; 19: 737–41.
9. Коларик КБ,
Овертон Д.Т.,
Мур К.
Уменьшение боли при введении лидокаина за счет буферизации и нагревания. Am J Emerg Med .
1998. 16: 353–6.
10. Мастера JE.
Рандомизированное контрольное испытание рН-буферного лигнокаина с адреналином в амбулаторных условиях. Br J Пласт Сург .
1998. 51: 385–7.
11. Brogan GX Jr,
Джарруссо Э,
Холландер JE,
Кассара Г,
Маранга МЦ,
Thode HC.
