Жіті аппендицит > Архив — Аурулардың диагностикасы және емдеу хаттамалары (Приказ №764, 2007, №165, 2012) > MedElement
Емдеу тактикасы
Емдеу мақсаты: жіті аппендицитпен барлық науқастарға аппендикулярлық инфильтрат болмаса, ауру ұзақтығына қарамастан аппендэктомия көрсеткілген.
Аппендикулярлық инфильтрат болып, онда абсцесстену жəне перитонеалдық көріністер болмаса консервативтік ем жүргізіледі. Бұл науқастарда оперативтік ем абсцесстену жəне перитонеалдық көріністер болғанда ғана тағайындалады.
Дəрі-дəрмектік ем
Оперативтік жету жолы: Волкович-Дьяконов бойынша тілік арқылы лапаротомия.
Аппендэктомия: кисеттік тəсілмен.
Соқыр ішекті іш қуысынан шығару мүмкін болмағанда тек құрттəрізді өсіндіні шығарып, аппенэктомияны антеградты түрде орындайды.
Құрттəрізді өсінді іш қуысынан еркін шықпаса, ретроградтық аппендэктомия орындауға болады.
Құрттəрізді өсінді қоршап жатқан тіндермен бітісіп кеткенде немесе тығыз қабынулық инфильтрат пайда болғанда, құрттырəзді өсіндіні субсероздық жолмен жартылай алып тастап, іш қуысында тампон қалдырады.
Жай жəне флегмоноздық аппендицит кезінде іш қуысында ірің болмаса оны толық жауып тігеді.
Флегмоноздық жəне гангреноздық аппендицит кезінде іріңдік экссудат көп мөлшерде болса, оны алып тастағаннан кейін іш қуысын тазалап, дренаж қалдырады. Операциядан кейінгі жарада резиналық тілік қалдырып дренажды жүзеге асырады.
Перворативтік жəне гангреноздық аппендицит кезінде ихороздық бөлінді жəне шіру
дамығанда іш қуысын 2 немесе 3 қабатпен дренаждайды.
Егер құрттəрізді өсінді тұқылының перитонизациясының беріктігі күдік туғызса, соқыр ішек қабынып, тігістердің ажырап кетуі ықтимал болғанда, құрттəрізді өсіндінің орнындағы қан ағу толық тоқтамаса, аппендикулярлық абсцессті ашқан кезде іш қуысын тампондау жүргізіледі.
Егер операция кезінде оған дейін анықталмаған аппендикулярлық инфильтрат анықталса, абсцесстену жəне іріңдік экссудат болмаса, іш қуысына антибиотиктер енгізумен шектелу қажет. Аппендэктомияны инфильтрат жойылғаннан кейін орындайды. Егер құрттырізді өсінді қоршаған тіндермен жартылай бітіссе, гемостазды мұқият жүргізіп, іш қуысында дренаж қалдыру қажет.
Аппендикулярлық инфильтрат пен іріңдік бөлінді болған жағдайда, іш қуысын тазалау, антибиотиктер енгізу, іш қуысын дренаждау көрсетілген.
Операция кезінде анықталған инфильтраттың абсцестенуінде инфильтратты қоршаған тіндерден шектеп, абсцессті ашып, іріңдік қуысын тазалап дренаждау қажет.
Әрі қарай жүргізу: амбулаторлық жағдайда операциядан кейінгі реабилитация жүргізу.
Негізгі дəрілік заттардың тізімі:
1. *Цефуроксим инъекцияға арналған ерітіндіні дайындауға арналған ұнтақ флаконда 750 мг, 1.5 гр
2. *Цефтазидим инъекцияға арналған ерітіндіні дайындауға арналған ұнтақ флаконда 500 мг, 1 гр, 2 г
3. Цефтриаксон 50-100 мг\кг\сут. х 1 раз в/в
4. Кеторолак 30 мг х 3 р., в/в, в/м
5. Бір реттік шприцтер 5,0
6. Марля
7. Лейкопластырь
8. Этил спирті 70%
9. Бриллиант көгі, спирттік ерітінді 1%
Қосымша дəрілік заттардың тізімі:
1. Амикацин 500 мг х 2 раза т/і,б/і
2. Метронидазол 0,5% 100 мл
Операцияны анестезиологиялық қамтамасыз ету үшін қолданылады:
Премедикация
Диазепам 10 мг/2 мл
Тримеперидин 2% -1,0 мл
Дифенгидрамин 1% — 1,0 мл
Атропин сульфаты 0,1% -1 мл
Анестетиктер
Негізгі тізім:
Диазепам 10 мг/2 мл
Фентанил 0,005% -2 мл
Кетамин 500 мг — 10 мл
Қосымша тізім:
Лидокаин 2% — 2 мл
Фторотан ерітінді флаконда 250 мл
Суксаметоний хлориді 10 мг/5 мл
Пипекуроний бромиді 4 мг/2 мл
Дегидробензперидол 2,5 мг 10 мл
Мидозолам 15 мг/3 мл
Натрий тиопенталы инъекцияға арналған ұнтақ 1,0 г
Натрий оксибутираты 20% -10,0 мл
Пропофол 10 мг/1 мл
Мидазолам 15 мг/3 мл
Азот тотығы баллон
Преднизолон 30 мг/1 мл
Натрий хлоридінің изотониялық ерітіндісі 0,9%
Глюкоза 5%
Полиглюкин (декстран 60) 400 мл
Этамзилат 2 мл
Ем тиімділігінің индикаторлары: клиникалық — қалыпты температура, жараның жазылуы.
* – Негізгі (өмірге маңызды) дəрілік заттар тізіміне кіретін препараттар.
Острый аппендицит > Клинические протоколы МЗ РК
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ
1) Острый аппендицит является показанием к экстренной операции.
Противопоказания к операции:
— установленный до операции аппендикулярный инфильтрат;
— септический шок (показана предоперационная подготовка в течение 2 часов).
Противопоказания к аппендэктомии, установленные интраоперационно:
— плотный неразделимый инфильтрат, выявленный интраоперационно.
2) При аппендикулярном инфильтрате, выявленном до операции, показано консервативное лечение.
3) При рыхлом аппендикулярном инфильтрате, выявленном интраоперационно, показано тупое разделение инфильтрата и аппендэктомия.
4) При периаппендикулярном абсцессе без признаков прорыва в брюшную полость, выявленном до операции, показано:
— перкутанное дренирование полости абсцесса (при наличии технических и кадровых ресурсов) (УД 2 КР В) [5];
— вскрытие и дренирование абсцесса, по возможности, внебрюшинным доступом (при отсутствии технических и кадровых ресурсов для перкутанного дренирования полости абсцесса) (УД 2 КР В) [5].
5) При периаппендикулярном абсцессе без признаков прорыва в брюшную полость, выявленном интраоперационно, показано вскрытие и дренирование полости абсцесса.
6) В сомнительных случаях (наличие/отсутствие острого аппендицита), а также с целью дифференциальной диагностики с другими острыми заболеваниями органов брюшной полости и малого таза показана диагностическая лапароскопия (при наличии эндовидеохирургического комплекса в лечебном учреждении).
7) При отсутствии эндовидеохирургического комплекса, если однозначно нельзя исключить острый аппендицит, вопрос решается в пользу экстренной операции.
8) При среднем уровне риска по Альворадо (5-8 баллов), если однозначно нельзя исключить или подтвердить острый аппендицит (при отсутствии признаков раздражения брюшины!), допустимо наблюдение пациента в динамике в условиях хирургического отделения в течение 12/24 часов с динамической диагностической визуализацией (УД 2 КР В) [5], при этом рекомендуется проведение эмпирической антибактериальной терапии.
9) При отказе больного от операции назначается курс антибактериальной и симптоматической терапии в хирургическом отделении, при отказе от госпитализации — больной предупреждается о последствиях отказа, отказ документируется, в поликлинику по месту жительства передается актив.
10) Особенности хирургической тактики при остром аппендиците у беременных:
- в пред- и послеоперационном периодах беременная находится под динамическим наблюдением хирурга и акушер-гинеколога, принимается консенсусное решение по антибактериальной терапии, по дальнейшему ведению, по показаниям назначаются препараты, понижающие тонус матки, консультации других специалистов;
- при клинической картине катарального и флегмонозного аппендицита в родах рекомендуется скорейшее родоразрешение с дальнейшей аппендэктомией [6];
- при клинической картине гангренозного и перфоративного аппендицита в родах рекомендовано угнетение родовой деятельности, срочная аппендэктомия и дальнейшая стимуляция родов [6];
- при клинической картине острого аппендицита у пациентки с планирующимся оперативным родоразрешением рекомендовано одномоментное выполнение кесарева сечения и аппендэктомии;
- лапароскопию не следует рассматривать как первый выбор при аппендэктомии у беременных (УД 1 КР В) [5, 7].
Карта наблюдения пациента, маршрутизация пациента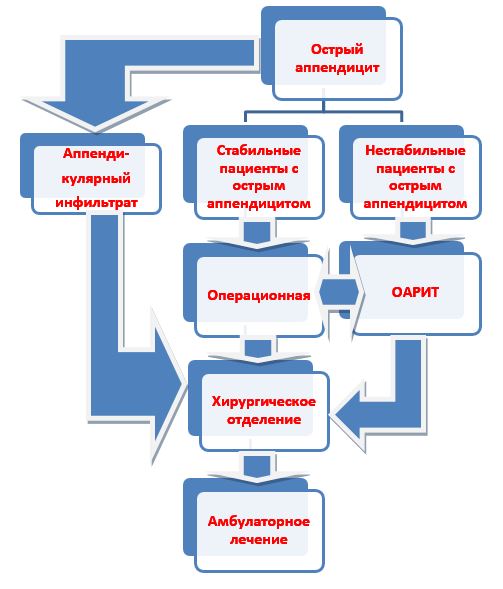
Немедикаментозное лечение
Режим — полупостельный, диета – легкоусвояемая пища.
Медикаментозное лечение
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
| Лекарственная группа | Международное непатентованное наименование ЛС | Доза | Способ примене-ния | Уровень доказа-тельности | |||
| Наркотический анальгетик, для обезболи | |||||||
Жедел аппендицит клиникасы | KazMedic
Іштің ауруымен басталады, құрт тәрізді өсінді қалыпты орналасса да, ауру сезімі алғашында құрсақүсті аймағында басталып, 2 – 6 сағаттан кейін оң жақ мықын аймағына ауысады, үнемі ауырады. Орташа алғанда 1 -2 рет құсу, лоқсу болады. Жалпы жағдайы қанағаттанарлық, дене қызуы субфебрильді, пульсі – 90 Артериялық қан қысымы өзгермейді.
- Ауру сезімінің сипаты жиірек болады
- Ауырсыну эпигастрийда басталады. Бүкіл іш қуыс, 2-6 сағаттан соң оң жақ мықын тұсында жиналақталады. Орташа, 1-2 рет құсу, лоқсу.
- Жалпы жағдайы қанағаттанарлық, дене қызуы субфебрильді, пульс-90, ҚҚ-өзгермейді.
- Пальпация:Оң жақ мықын аймағында ауырсыну. Бұлшық-ет дефансы ширығуы Щеткин-Блюмберг симптомы оң.
- Диспепесиялық
— журек айну,1-2 рет құсу, нәжіс шығару бұзылысы
- Ауырсыну
— эпигастрий аймағында басталып 5-6 сағаттан оң жақ мықын аймагына ауысады –қатты емес, төзуге тұрарлық,сирек периодты, қозғалғанда күшейеді
- Қабыну синдромы
— температура (38-39)
— лейкоцитоз,нейтрофилез,солға жылжу, ЭТЖ жоғарлауы
. Перитонеальды синдром
— интоксикация
— Гиппократ беті
— Тілі жабындымен жабылған, іші желденген, тыныс алу актісіне қатыспайды (Винтер синдромы)
— құрттәрізді өсінді проекциясында ауырсыну аңықталады
— перистальтикасының нашарлауы + Щеткин-Блюмберг, Мендель,Крымов белгілері
— оң жақ аймағында бұлшық еттері қатаю
- Жедел аппендицит диагностикасы.
- Кохер-эпиг.-оң жақ мықынаймағына көшуі
- Ситковский науқас сол жаққа жатқанда-ауырсыну.
- Ровзинг-сол жақтан төменгі тоқ ішекті басқанда, оң жақ мықын аймағы ауырсынуы
- Крымов –шап сақ-сы арқылы бармақпен тексергенде – ауырсыну
- Воскресенский (көйлек симптомы)
- Раздольский –оң жақ мықын аймағында тері гиперестезиясы, саусақпен ұрғылау
- Образцов-оң аяғын бүкпей көтергенде оң жақ мықын аймағында ауырсыну күшейеді
- Коупа – оң аяғын көтеріп жамбас-сан буынын ротациялы қозғалғанда ауырсынудың күшеюі немесе пайда болуы.
- Бартомье –Михелсон- сол жаққа жатқызып, оң жақ мықын аймағын басқанда ауырсынудың күшеюі
- Ректальды тексереді – жамбас пердесінің ауырсынуы
- Раздольский –оң жақ мықын аймағында тері гиперестезиясы, саусақпен ұрғылау
- Образцов-оң аяғын бүкпей көтергенде оң жақ мықын аймағында ауырсыну күшейеді
- Коупа – оң аяғын көтеріп жамбас-сан буынын ротациялы қозғалғанда ауырсынудың күшеюі немесе пайда болуы.
- Бартомье –Михелсон- сол жаққа жатқызып, оң жақ мықын аймағын басқанда ауырсынудың күшеюі
- Ректальды тексереді – жамбас пердесінің ауырсынуы
Аппендэктомия операциясының көрсеткіштері мен қайшылықтары.
Жедел аппендициттің асқынуы.
- аппендикулярлы инфильтрат
- аппендикулярлы абсцесс
- перитонит
- іш қуысы абсцесі
- пилефлебит
Асқынулары. Аппендикулярлы инф-т ОМА-да қаттылау келген түзіліс пайда болады. субфебрильді, шарбы жабысады – тығыз ин. (3-5 күнде)
аппендикулярлы абсцессі – температура 39-40, пальпацияда қатты ауырсыну
жайылған перитонит пилефлебит – қақпа венасының қабынуы – сепсис бауыр абсцессі, консервативті ем.
Жедел аппендициттің атипті клиникасы. Жедел аппендицит кезінде жедел көмек көрсету принциптері.
- Ауруханаға тасымалдау
- Ішіне мұз басу
- Ауруханада аппендэктомия
- Антеградты
- Ретроградты
- Инвагинациялық
Аппендицит туралы барлығын біліңіз
Адам ешқандай ауру туралы білмегені жақсы, себебі ол аурудың атын ғана естімесе, ауырып көрмеген деген сөз. Ал оның алдын алып, ауырмаудың жолын іздеу үшін ауру туралы барлық ақпаратты біліп алған одан да жақсы.
Аппендикс – соқыр ішектің құрт пішіндес өсіндісі. Аппендицит – аппендикстің күшті не созылмалы қабынуы, ең көп тараған ішастар қуысы хирургиялық ауруларының бірі. Көбінесе 10-30 жас аралығында байқалады, бұл кезде болмаса, кез келген жаста өріс алуы мүмкін.
Аппендикс адамға не үшін керек?
Ұзақ уақыт бойы аппендиксті адам денесіндегі артық тұқыл, эволициялық арғытектік белгі (атавизм) деп, қалыпты физиологияға керегі жоқ ағза ретінде есептеді.
Ал қазір құрт тәрізді өсінді сүтқоректілердің иммунитет жүйесіндегі маңызды компонент екені анықталды. Аппендиксті ішектің «техникалық бақылау орталығы» деуге болады. Ішекке түрлі инфекция түскенде, диареядан кейін ауруға шалдықтыратын микробтар, бактериалық флоралар тоқ ішекке жиналады. Ол қалыпты жұмыс істеуі үшін тоқ ішекті босаңсытып, ықшамдап, реттеп отыратын да осы өсінді.
Гаспар Траверси, «Ота», 1753 жыл
Жедел аппендицит ауруының тарихы
Алғашқы операцияны хирург өз-өзіне жасады
1961 жылы сәуір айының 29-ынан 30 қараған түні кеңес кезеңіндегі хирург Леонид Рогозов ерекше операция жасады, ол өз аппендицитін өзі кесті. 27 жастағы дәрігер аурудың алғашқы белгілерін сезгеннен-ақ ең дұрыс шешімді қабылдап, іске кірісті. Оған жолдастары көмектесті: бірі ішінің тұсына айна қойып, үстел шамынан жарық түсірді, екіншісі қажетті құрал-сайманды дезинфекциялап алып беріп отырды. Осылай 1 сағат 45 минутқа созылып әрі дер кезінде сәтті жасалған операция нақты диагноз қойылған деп бүкіл әлемге тарады.
Оң жақ бүйірдегі іріңдік қабыну ежелден белгілі ауру. О.М.Ланнелонг зерттеуі бойынша, египеттік мумияның кіндік тұсында кесілген із болғаны, бұл сол соқыр ішекті алғаннан кейінгі белгі екені анықталған.
Құрт пішінді өсінді алғаш 1522 жылы сипаттап жазылды. Павия мен Болоньяда (Италия) хирург профессор қызметін атқарған Беренгарио Да Карпи былай деп суреттеді: «соқыр ішектің ұшында ішке қарай түскен бір шынашақтай қосалқы бөлшек бар, ұзындығы шамамен 3 дюйм». Аппендикс туралы 20 жылдан кейін Андреас Везалий жетітомдық еңбегінде бірнеше иллюстрациямен толықтырып сипаттады.
Да Карпиден 30 жыл бұрын 1492 жылы алғаш құрт пішінді өсіндінің суретін салған Леонардо Да Винчи екенін де айта кету керек.
Соқыр ішектің қосалқы бөлшегіне «құрт пішінді өсінді» деген атауды берген – Габриэль Фаллопий. Бұл 1561 жыл еді.Осыдан көп өтпей-ақ швейцариялық анатом әрі ботаник Каспар Баугин бүйірден соқыр ішекке қарай өтетін тұстағы қақпақшаны сипаттады, мықынбүйен қақпақшасынан басқа аппендиксті де жазды.
1711 жылы неміс хирургі Лоренц Гейстер өсінді қабынып кетуі мүмкін екенін ашты. Бірақ мұны арада 42 жыл өткенде ғана 1753 жылы мақала етіп жазды. Оған бөтен нәрселер себеп болады деген теория туды. Аппендиксті ашқан кезде дәнек, ілгек, тас табылған. Қазір мұндай жағдай сирек кездеседі. 1812 жылы Джон Паркинсон аппендиксті тескенде (перфорация) ажал аузына әкелетінін алғаш мойындаған. ХVIII ғасырдың аяғында ғана аппендикс тереңінен зерттеліп, оның үш тобы анықталды: шырышты без болуы, шажырқай (брыжейка) және осы төңіректе көкшандыр жиналып қалуы.
Ал, аппендицит термині 1886 жылы пайда болды. Дәрігерлер осы кезде ғана оны емдеудің ең дұрыс жолы – ота жасау арқылы алып тастау екенін түсінді.
Соқыр ішек қабынуына не әсер етеді?
Кез келген аурудың емін іздемес бұрын, қалай пайда болғанын, не себеп болғаны анықтаған абзал. Аппендициттің пайда болуын нақты бір жағдаймен түсіндіру мүмкін емес. Ол әркімде әртүрлі себептерге байланысты тууы мүмкін. Дәрігерлер ауру тудыратын мынадай факторларды анықтады:
• Ішектің өткір не созылмалы түрде ісініп ауыруы оның қуысына патогендік флора көбеюінен туады. Жұтқыншақ, асқазан – ағзаның кез келген мүшесі арқылы ішек қуысына ауру туғызатын бактериялар жинала береді.
• Ішектердің тарылуы не өткізу қабілеті төмендеуі әсерінен нәжіс іркіліп, саңылау тығындалады, соңы қабынуға әкеп соғады.
• Аппендицит тууына аппендикстің анатомиялық ерекше құрылысы да себеп болуы мүмкін. Оның иілісі, едәуір ұзындығы, тарлығы зат алмасуды қиындатып, іркілістің, ісінудің бірден бір себепшісі болады.
• Оған тахикардия (жүрек қатты соғуы), брадикардия (жүректің синустық ырғағы бұзылысы) не атеросклероз (жүрек-қан тамырлары жүйесінің ауруы), яғни жүректің соғу ырғағы бұзылуы да себеп бола алады. Осыдан күретамырда қан ұйиды. Ал қанайналым бұзылса, ағзаның барлық мүшесінің жұмысын баяулатады, қабыну ықтималдығы да артады.
• Ауруға генетикалық түрде бейімділік болатыны да дәлелденген, осы ауруға шалдығу ықтималдығы басым гендер болатыны анықталды.
• Иммунитет қаншалықты әлсіз болса, аппендикс қабыну мүмкіндігі соншалықты жоғары. Ағза инфекциямен күресе алмауы, жиі стреске шалдығу, зиянды әдеттерге әуес болу – міне, осының барлығы аппендицит туғызады.
• Әсіресе, әйел заты денсаулығын мұқият күткені жөн. Себебі оларда жатыр түтігінің жанында орналасқан аппендикске індет жұқтырудан жедел аппендицит болуы мүмкін. Гинекологқа уақытылы тексеріліп тұру арқылы ішектерді де, ағзаны да қауіптен сақтауға болады.
• Дұрыс тамақтанбау аппендицит туғызатын ең басты себептердің бірі. Ішекте адамға қажетті микроағзалармен бірге зияндылары да бар. Денсаулықтың басты қорғаны – дұрыс тамақтану тәртібі.
Аппендициттің белгілері
Соқыр ішек қабынуының бастапқы белігелір іштің қатты ауыруынан көрінеді. Жүрек айнып, қызу көтеріліп, диспепсия (асқазанның бұзылуы) болуын барлығы біледі. Осыны ашып жазайық.
Кіндіктің астыңғы не үстіңгі бөлігі аяқ астынан шыдатпай ауырса – өткір аппендициттің ең алғашқы белгісі осы. Кейде іштің қай жері ауырып тұрғанын да түсінбеуіңіз мүмкін, әр жерінен бір ұстап ауырады да, соңында бір жерге тұрақтайды. Үздіксіз, бірқалыпты ауырып, қозғалған, жөтелген сайын күшейеді.
Жүрек айну, құсу. Алдыңғы жеген тамақ пен өттің қоспасы жүректі айнытып, сыртқа шығады. Ал асқазан бос болса, сары шырыш, сұйықтық түрінде шығады. Аппендицит кезінде де басқа аурулар сияқты тамаққа еш тәбет болмайды.
Қызу көтерілу, қалтырау. Дене қызуы 37,0-38,00С градусқа (одан жоғары болмауы керек) дейін көтеріліп, адам қалтырай бастайды.
Диспепсия. Улану жағдайының өрши түсунен ас қорыту қызметі бұзылады. іш қатады не сұйық болып шығады. Диспепсия кезінде көп несеп шығады, нәтижесінде ауру туғызады. Түсі күңгірттенеді.
Аппендицитті басқа аурулармен шатастырып алмау үшін дәрігерге қай кезде қалай ауырғанын ашып айтып, оның алдында болған жағдайларды толықтай еске түсіріп, баяндап берген жөн.
Қауіпті симптомдары
ауырғаны бірнеше сағатқа басылып қалса, ішастар қуысында аппендикс жарылып кеткен болуы ықтимал. Мұндай жағдайда қайтадан қатты ауырған кезде, бәрі де кеш болады да, перитонит іш пердесінің қабынуы (көк еттің талаурау) ауыруына ұласып кетеді;
қайта-қайта құсқысы келіп, лоқсу, бірақ құсса да жеңілдегенін сезінбеу;
дене температурасы бірден 390С гардустан көтеріліп не керісінше тым төмен түсіп кетуі;
бұлшықетке күш түсіп, ішке сәл қол тигізсең ауыруы;
есін жоғалтып, сандырақтау.
Алғашқы көмек
Аппендицит ауруы неден пайда болатыны, қандай белгілері көрінетіні туралы ақпаратпен қамтамасыз еттік. Ендігі кезек, көз алдымызда әлдекім ауырғанда осындай белгілер болса, істі неден бастау керек?
Жедел жәрдем шақыру. Бұл пункті түсіндіріп жатудың өзі артық. Аурудың (әсіресе қазақтар арасында болатын жағдай) қарсыласқанына қарамастан, дереу телефонды қолға алып, жедел жәрдем қызметіне жүгініңіз.
Ол келгенше науқасты төсекке жайғастыру. Оң жақ бүйіріне мұз қоюға болады. Аппендицит кезінде науқасқа жылы ештеңе жолатуға болмайды. Одан аппендикс жарылып кетеді де, пайдасынан зияны көп болады.
Ешқандай тыныштандыратын дәрі ішуге де болмайды. Тіпті ауру басылып қалса да, бәрібір дәрігер тексеруінен міндетті түрде өту керек. Оған салғырттық танытуға болмайды!
Емделуі
Өткір соқыр ішек қабынуын емдеудің ең тиімді әрі жалғыз жолы – ота жасау арқылы құрт пішінді өсіндіны кесіп тастау.
Ота жасағаннан кейін
Ота жасалғаннан кейін адамның қалыпқа келуі әркімде әртүрлі уақытқа созылады. Орташа есеппен алғанда жараның орны жазылып кетуі үшін 10-30 күн қажет. Он жасқа жетпеген балаларда не қарт адамдарда, артық салмағы көп жандарда бұл уақыт ұзара түседі. Салауатты өмір салтын ұстанатын, жас пациенттердің қалыпқа келуі оңай. Ота жасағаннан кейінгі 3-7 күн ішінде науқастың беті бері қараса, оны ауруханадан шығарады. Ары қарай түк болмағандай бұрынғы қалпына түсуі дәрігер айтқан кеңестерді мұқият ұстанған кезде ғана болады. Ол үшін:
– Күніне аз-аз қашықтықта таза ауада серуендеу;
– Кескен жері толық жазылмайынша (2-6 ай) спортпен айналыспау, бассейнге бармау;
– Отадан кейінгі 2-3 ай бойы ауыр көтермеу;
– Артық салмағы бар және спортпен белсенді айналысатын адамдарға 3-7 күн және бірнеше ай бойы денеге салмақ түсірерде ішті тартып буатын ерекше белбеу (бандаж) кию;
– Міндетті түрде диета ұстау.
Тамақтану тәртібі
Ота жасағаннан кейін ішекке, ағзаға қайта салмақ түспей, тез жазылып кету үшін кем дегенде 2-3 апта тоқтатпай диета ұстаған абзал.
Күніне 5-6 рет өте аз мөлшерде тамақтану. Бұл ішекке түсетін салмақты азайтады әрі пациент қарны ашқанын сезбейді. Бастапқы 2-3 күнінде қою тамаққа үзілді-кесілді тыйым салынады. Тек езбе, ботқа жеп, сұйық сорпалар, кисель ішуге ғана рұқсат етіледі. Тағам суық та, ыстық та болмауы тиіс. Онсызда әлсіреп тұрған ішектің жағдайын ушықтырады. Негізгі мәзірде – сусындар мен буда піскен тағамдар.
2-3 апталық диета аяқталған бойда бұрынғыдай газды сусындар, ұнды, қою тағамдар жей алмайды. Оған алдағы 2 ай ішінде ақырын ауысады. Диетадан кейін де дұрыс тамақтану тәртібін сақтау қажет.
Екінші рет…
Кез келген ас қорыту бөлігінде ауытқушылық болуы мүмкін: ас сіңіретін түтік екі еселеніп кетуі мықынбүйен аймағында кездеседі. Ішектің екі есе өсіп кетуі әртүрлі қалыпта болады: дөңгелек, түтік тәрізді, тікелей жанында орналаспауы да мүмкін, осылай гистологиялық құрылым түзіледі. Кейде өсінді ұзындығы 40-50 сантиметрге дейін жетеді. Ол үш түрлі жағдайда өседі.
А типінде бір соқыр ішектің негізінен екі өсінді шығады;
В тиіпнде бір соқыр ішектен екі өсінді шығады, бірақ екеуі екі жерінде болады;
С типінде тек екі өсінді емес, соқыр ішектің екі күмбезінен де өседі.
Аппендиксті кесіп тастағаннан кейін екінші рет аппендицит ауруына шалдығады, бірақ бұл жағдай тек 50 000 адамның екеуінде ғана, яғни 0,004% пайызында кездеседі.
Денсаулығыңызға мұқият мән беріңіз. Ауырмаудың жолын біліңіз!
причины, симптомы, диагностика и лечение
Аппендицит – это острая, реже хроническая форма воспаления придатка слепой кишки – аппендикса (червеобразного отростка). В зависимости от формы может протекать с болями в правой подвздошной области различной выраженности, нарушением пищеварения (тошнотой, рвотой, задержкой стула и газов), повышенной температурой тела. При распознавании аппендицита опираются на положительные диагностические симптомы (Ситковского, Бартомье — Михельсона, Блюмберга — Щеткина), данные пальцевого исследования прямой кишки и влагалищного исследования, развернутого клинического анализа крови. Показано хирургическое вмешательство (аппендэктомия).
Общие сведения
Аппендицит является одной из наиболее распространенных патологий брюшной полости, на долю которой приходится 89,1% от общего количества госпитализаций в хирургический стационар. Аппендицит встречается у мужчин и женщин, может развиваться в любом возрасте; пик заболеваемости приходится на возраст от 10 до 30 лет. Воспаление червеобразного отростка выявляется примерно у 5 людей из 1000 в год. Лечение аппендицита занимаются специалисты в сфере абдоминальной хирургии.
Аппендицит
Причины аппендицита
В возникновении заболевания, как правило, принимает участие полимикробная флора, представленная кишечной палочкой, стафилококками, энтерококками, стрептококками, анаэробами. В стенку аппендикса возбудители попадают энтерогенным путем, т. е. из его просвета.
Условия для развития аппендицита возникают при застое кишечного содержимого в червеобразном отростке вследствие его перегиба, наличия в просвете инородных тел, аппендикулярных камней, гиперплазии лимфоидной ткани. Механическая блокада просвета отростка приводит к повышению внутрипросветного давления, расстройству кровообращения в стенке аппендикса, что сопровождается снижением локального иммунитета, активизацией гноеродных бактерий и их внедрением в слизистую оболочку.
Определенную роль, предрасполагающую к развитию аппендицита, играет характер питания и особенности расположения отростка. Известно, что при обильном употреблении мясной пищи и склонности к запорам в кишечном содержимом накапливается избыточное количество продуктов распада белка, что создает благоприятную среду для размножения патогенной флоры. Кроме механических причин, к развитию аппендицита могут приводить инфекционные и паразитарные заболевания – иерсиниоз, брюшной тиф, амебиаз, туберкулез кишечника и др.
Более высокий риск развития аппендицита существует у беременных женщин, что связано с увеличением матки и смещением слепой кишки и червеобразного отростка. Кроме того, предрасполагающими факторами к развитию аппендицита у беременных могут служить запоры, перестройка иммунной системы, изменение кровоснабжения тазовых органов.
Патанатомия
Аппендикс – рудиментарный придаток слепой кишки, имеющий форму узкой вытянутой трубки, дистальный конец которой оканчивается слепо, проксимальный — сообщается с полостью слепой кишки посредством отверстия воронкообразной формы. Стенка червеобразного отростка представлена четырьмя слоями: слизистым, подслизистым, мышечным и серозным. Длина отростка составляет от 5 до 15 см, толщина – 7-10 мм. Аппендикс имеет собственную брыжейку, удерживающую его и обеспечивающую относительную подвижность отростка.
Функциональное назначение червеобразного отростка до конца неясно, однако доказано, что аппендикс выполняет секреторную, эндокринную, барьерную функции, а также принимает участие в поддержании микрофлоры кишечника и формировании иммунных реакций.
Классификация
Различают две основные формы аппендицита – острую и хроническую, каждая из которых имеет несколько клинико-морфологических вариантов. В течение острого аппендицита выделяют простую (катаральную) и деструктивные формы (флегмонозный, флегмонозно-язвенный, апостематозный, гангренозный аппендицит). Катаральный аппендицит характеризуется признаками расстройства кровообращения и лимфообращения в отростке, развитием фокусов экссудативно-гнойного воспаления в слизистом слое. Аппендикс набухает, его серозная оболочка становится полнокровной.
Прогрессирование катарального воспаления ведет к острому гнойному аппендициту. Через 24 часа после начала воспаления лейкоцитарная инфильтрация распространяется на всю толщу стенки аппендикса, что расценивается как флегмонозный аппендицит. При данной форме стенка отростка утолщена, брыжейка гиперемирована и отечна, из просвета аппендикса выделяется гнойный секрет.
Если при диффузном воспалении формируются множественные микроабсцессы, развивается апостематозный аппендицит; при изъязвлениях слизистой – флегмонозно-язвенный аппендицит. Дальнейшее прогрессирование деструктивных процессов приводит к развитию гангренозного аппендицита. Вовлечение в гнойный процесс тканей, окружающих червеобразный отросток, сопровождается развитием периаппендицита; а его собственной брыжейки – развитием мезентериолита. К осложнениям острого (чаще флегмонозно-язвенного) аппендицита относится перфорация отростка, приводящая к разлитому или отграниченному перитониту (аппендикулярному абсцессу).
Среди форм хронического аппендицита различают резидуальную, первично-хроническую и рецидивирующую. Течение хронического аппендицита характеризуется атрофическими и склеротическими процессами в червеобразном отростке, а также воспалительно-деструктивными изменениями с последующим разрастанием грануляционной ткани в просвете и стенке аппендикса, образованием спаек между серозной оболочкой и окружающими тканями. При скоплении в просвете отростка серозной жидкости образуется киста.
Симптомы аппендицита
При типичной клинике острого воспаления отмечаются боль в подвздошной области справа, выраженная местная и общая реакция. Болевой приступ при остром аппендиците, как правило, развивается внезапно. Сначала боль имеет разлитой характер или преимущественно локализуется в эпигастрии, в околопупочной области. Обычно чрез несколько часов боль концентрируется в правой подвздошной области; при нетипичном расположении аппендикса может ощущаться в правом подреберье, в области поясницы, таза, над лобком. Болевой синдром при остром аппендиците выражен постоянно, усиливается при покашливании или смехе; уменьшается в положении лежа на правом боку.
К характерным ранним проявлениям аппендицита относятся признаки расстройства пищеварения: тошнота, рвота, задержка стула и газов, понос. Отмечается субфебрилитет, тахикардия до 90-100 уд. в мин. Интоксикация наиболее выражена при деструктивных формах аппендицита. Течение аппендицита может осложняться образованием абсцессов брюшной полости – аппендикулярного, поддиафрагмального, межкишечного, дугласова пространства. Иногда развивается тромбофлебит подвздошных или тазовых вен, что может явиться причиной ТЭЛА.
Свое своеобразие имеет клиника аппендицита у детей, пожилых людей, беременных, у пациентов с атипичной локализацией червеобразного отростка. У детей раннего возраста при остром аппендиците преобладает общая симптоматика, присущая многим детским инфекциям: фебрильная температура, диарея, многократная рвота. Ребенок становится малоактивным, капризным, вялым; при нарастании болевого синдрома может наблюдаться беспокойное поведение.
У пожилых пациентов клиника аппендицита обычно стерта. Заболевание нередко протекает ареактивно, даже при деструктивных формах аппендицита. Температура тела может не повышаться, боли в гипогастрии выражены незначительно, пульс в пределах нормы, симптомы раздражения брюшины слабые, лейкоцитоз небольшой. У лиц старшего возраста, особенно при наличии пальпируемого инфильтрата в подвздошной области, необходима дифференциальная диагностика аппендицита с опухолью слепой кишки, для чего требуется проведение колоноскопии или ирригоскопии.
При аппендиците у беременных боли могут локализоваться значительно выше подвздошной области, что объясняется оттеснением слепой кишки кверху увеличенной маткой. Напряжение мышц живота и другие признаки аппендицита могут быть слабо выражены. Острый аппендицит у беременных следует отличать от угрозы самопроизвольного прерывания беременности и преждевременных родов.
Хронический аппендицит протекает с ноющими тупыми болями в правой подвздошной области, которые периодически могут усиливаться, особенно при физическом напряжении. Для клиники аппендицита характерны симптомы нарушения пищеварения (упорные запоры или поносы), ощущения дискомфорта и тяжести в эпигастральной области. Температура тела в норме, клинические анализы мочи и крови без выраженных изменений. При глубокой пальпации ощущается болезненность в правых отделах живота.
Диагностика
При осмотре пациента с острым аппендицитом обращает внимание стремление больного занять вынужденное положение; усиление болей при любом спонтанном напряжении мышц – смехе, покашливании, а также в положении лежа на левом боку вследствие смещения слепой кишки и ее отростка влево, натяжения брюшины и брыжейки (симптом Ситковского). Язык в первые часы влажный, покрытый белым налетом, затем становится сухим. При осмотре живота нижние отделы брюшной стенки отстают при дыхании.
Пальпация живота при подозрении на аппендицит должна проводиться с осторожностью. Важное диагностическое значение при аппендиците имеет симптом Ровсинга (характеризуется усилением болей справа вслед за толчкообразным надавливанием на живот в левой подвздошной области) и Щеткина-Блюмберга (усиление болей после легкого надавливания и быстрого отнятия руки от брюшной стенки).
В ходе осмотра хирурга проводится пальцевое ректальное исследование, позволяющее определить болезненность и нависание передней стенки прямой кишки при скоплении экссудата. При гинекологическом исследовании у женщин определяется болезненность и выпячивание правого свода влагалища. В крови при остром аппендиците обнаруживается умеренно выраженный лейкоцитоз 9-12х10*9/л со сдвигом лейкоцитарной формулы влево и тенденцией к нарастанию изменений в течение 3-4 часов. УЗИ органов брюшной полости при остром аппендиците выявляет скопление небольшого количества свободной жидкости вокруг увеличенного червеобразного отростка.
КТ ОБП. Выраженное утолщение червеобразного отростка до 1,5 см с наличием воспалительных изменений периаппендикулярной клетчатки
Острый аппендицит следует дифференцировать от правосторонней почечной колики, острого холецистита и панкреатита, прободной язвы желудка и двенадцатиперстной кишки, дивертикулита, пищевой токсикоинфекции, кишечной непроходимости, правосторонней пневмонии, острого инфаркта миокарда. Поэтому в диагностически неясных случаях используются дополнительные методы – биохимические пробы крови, обзорная рентгенография легких и брюшной полости, ЭКГ, диагностическая лапароскопия.
У женщин необходимо исключить гинекологическую патологию – острый аднексит, апоплексию яичника, внематочную беременность. С этой целью проводится консультация гинеколога, осмотр на кресле, УЗИ органов малого таза. У детей аппендицит дифференцируют с ОРВИ, детскими инфекциями, копростазом, заболеваниями мочевыводящей системы и ЖКТ.
В диагностике хронического аппендицита используются контрастные рентгенологические исследования — рентгенография пассажа бария по толстому кишечнику, ирригоскопия. Для исключения новообразований слепой кишки может потребоваться колоноскопия.
Лечение аппендицита
Общепринятой тактикой при остром воспалительном процессе является как можно более раннее хирургическое удаление червеобразного отростка. На этапе догоспитальной помощи при подозрении на острый аппендицит показаны постельный режим, исключение приема жидкости и пищи, прикладывание холода к правой подвздошной области. Категорически воспрещается прием слабительных препаратов, использование грелки, введение анальгетиков до окончательного установления диагноза.
При остром аппендиците выполняется аппендэктомия – удаление червеобразного отростка через открытый разрез в правой подвздошной области или путем лапароскопии. При аппендиците, осложненном разлитым перитонитом, производится срединная лапаротомия для обеспечения тщательной ревизии, санации и дренирования брюшной полости. В постоперационном периоде проводится антибиотикотерапия.
По мнению хирургов, аппендэктомия при хроническом аппендиците показана, если отмечается упорный болевой синдром, лишающий больного нормальной активности. При относительно легкой симптоматике может быть применена консервативная тактика, включающая устранение запоров, прием спазмолитических препаратов, физиотерапию.
Прогноз и профилактика
При своевременной и технически грамотно проведенной операции по поводу аппендицита прогноз благоприятный. Трудоспособность обычно восстанавливается через 3-4 недели. Осложнениями аппендэктомии может явиться образование послеоперационного воспалительного инфильтрата, межкишечного абсцесса, абсцесса дугласова пространства, развитие спаечной непроходимости кишечника. Все эти состояния требуют экстренной повторной госпитализации. Причинами осложнений и летального исхода при аппендиците служат запоздалая госпитализация и несвоевременно выполненное оперативное вмешательство.
Острый аппендицит — причины, симптомы, диагностика и лечение
Острый аппендицит – острый неспецифический процесс воспаления червеобразного отростка — придаточного образования слепой кишки. Клиника острого аппендицита манифестирует с появления тупой боли в надчревной области, которая затем смещается в правую подвздошную область; отмечаются тошнота, рвота, субфебрилитет. Диагностика острого аппендицита основывается на выявлении характерных симптомов при исследовании живота, изменений в периферической крови, УЗИ; при этом исключаются другие заболевания брюшной полости и малого таза. При остром аппендиците выполняется аппендэктомия – удаление измененного червеобразного отростка.
Общие сведения
Острый аппендицит является наиболее частым хирургическим заболеванием, на долю которого в оперативной гастроэнтерологии приходится более 80%. Острый аппендицит чаще встречается у лиц в возрасте 20-40 лет, хотя также может возникнуть в детском или пожилом возрасте. Несмотря на достижения в области диагностики и совершенствование хирургических методов лечения, послеоперационные осложнения при остром аппендиците составляют 5-9%, а летальность – 0,1-0,3%.
Причины острого аппендицита
В вопросе о причинах развития острого аппендицита до сих пор не существует единого мнения. Среди этиологических теорий острого аппендицита обсуждаются механическая, инфекционная, ангионевротическая, аллергическая, иммунологическая и др. Считается, что ведущим фактором воспаления аппендикса (аппендицита) выступает механическая блокада просвета червеобразного отростка, вызванная каловым камнем, инородным телом, паразитами, гиперплазией лимфоидной ткани. Это приводит к скоплению в отростке слизи, активизации бактериальной флоры, воспалению стенок аппендикса, сосудистому тромбозу.
Согласно инфекционной теории, инициировать развитие острого аппендицита могут различные инфекционные заболевания – амебиаз, паразитарные инфекции, туберкулез, иерсиниоз, брюшной тиф и др. Сторонники ангионевротической теории придерживаются мнения о первостепенности трофических нарушений в стенке червеобразного отростка, связанных с нарушением его иннервации.
В определенной степени способствовать развитию острого аппендицита может алиментарный фактор. Известно, что употребление преимущественно мясной пищи способствует нарушению моторно-эвакуаторной функции кишечника, склонности к запорам, что, в свою очередь, предрасполагает к развитию острого аппендицита. Также к неблагоприятным фоновым факторам относят дисбактериоз кишечника, снижение резистентности организма, некоторые виды расположения аппендикса по отношению к слепой кишке.
Острый аппендицит вызывается неспецифической микробной флорой: анаэробными неспорообразующими микроорганизмами (бактероидами и анаэробными кокками – в 90% случаев), аэробными возбудителями (кишечной палочкой, энтерококками, клебсиеллой и др. — 6-8 %), реже – вирусами, простейшими, присутствующими в отростке. Основной механизм инфицирования червеобразного отростка – энтерогенный; лимфогенный и гематогенный пути проникновения инфекции не играют ведущей роли в патогенезе острого аппендицита.
Классификация острого аппендицита
Острый аппендицит может протекать в простой (катаральной) или деструктивной форме (флегмонозной, апостематозной, флегмонозно-язвенной, гангренозной).
Катаральная форма острого аппендицита (катаральный аппендицит) характеризуется расстройствами лимфо- и кровообращения в стенке отростка, его отеком, развитием конусовидных фокусов экссудативного воспаления (первичных аффектов). Макроскопически аппендикс выглядит набухшим и полнокровным, серозная оболочка – тусклой. Катаральные изменения могут носить обратимый характер; в противном случае, при их прогрессировании, простой острый аппендицит переходит в деструктивный.
К исходу первых суток от начала острого катарального воспаления лейкоцитарная инфильтрация распространяется на все слои стенки аппендикса, что соответствует флегмонозной стадии острого аппендицита. Стенки отростка утолщаются, в его просвете образуется гной, брыжейка становится отечной и гиперемированной, в брюшной полости появляется серозно-фибринозный или серозно-гнойный выпот. Диффузное гнойное воспаление аппендикса с множественными микроабсцессами расценивается как апостематозный острый аппендицит. При изъязвлениях стенок червеобразного отростка развивается флегмонозно-язвенный аппендицит, который при нарастании гнойно-деструктивных изменений переходит в гангренозный.
Симптомы острого аппендицита
В развитии острого аппендицита выделяют раннюю стадию (до 12 часов), стадию деструктивных изменений (от 12 часов до 2-х суток) и стадию осложнений (от 48 часов). Клинические проявления острого аппендицита манифестируют внезапно, без каких-либо предвестников или продромальных признаков. В отдельных случаях за несколько часов до развития клиники острого аппендицита могут отмечаться неспецифические явления – слабость, ухудшение самочувствия, потеря аппетита. Для стадии развернутых клинических проявлений острого аппендицита типичны болевой синдром и диспепсические нарушения (тошнота, рвота, задержка газов и стула).
Боль в животе при остром аппендиците – наиболее ранний и непреходящий симптом. В начальной стадии боль локализуется в эпигастрии или околопупочной области, носит неинтенсивный, тупой характер. При кашле, резкой перемене положения туловища боль усиливается. Через несколько часов от появления боль смещается в правую подвздошную область и может характеризоваться пациентами как дергающая, колющая, жгущая, режущая, острая, тупая. В зависимости от расположения червеобразного отростка боли могут иррадиировать в пупок, поясницу, пах, подложечную область.
При остром аппендиците, как правило, отмечаются симптомы нарушения пищеварения: тошнота, однократная рвота, метеоризм, запор, иногда – жидкий стул. Температура тела обычно повышается до субфебрильных значений.
В стадии деструктивных изменений болевой синдром усиливается, что заметно отражается на состоянии больных. Температура тела увеличивается до 38,5-390С, нарастает интоксикации, отмечается тахикардия до 130-140 уд. в мин. В некоторых случаях может наблюдаться парадоксальная реакция, когда боли, напротив, уменьшаются или исчезают. Это довольно грозный признак, свидетельствующий о гангрене отростка.
Деструктивные формы острого аппендицита часто сопровождаются осложнениями – развитием аппендикулярного абсцесса, периаппендицита, мезентериолита, абсцесса брюшной полости, перфорацией стенки отростка и перитонитом, сепсисом.
Диагностика острого аппендицита
В процессе диагностики острый аппендицит необходимо дифференцировать от гастрита, язвенной болезни желудка или 12-ти перстной кишки, острого холецистита, панкреатита, мочекаменной болезни, ЖКБ, внематочной беременности, аднексита, острого орхоэпидидимита, острого цистита и др. заболеваний, протекающих с абдоминальными болями.
Для острого аппендицита характерен ряд абдоминальных симптомов: отставание правых отделов живота при дыхании (симптом Иванова), напряжение мышц передней брюшной стенки, симптом раздражения брюшины (Щеткина-Блюмберга), болезненность в правой подвздошной области при перкуссии (симптом Раздольского), усиление боли в положении на левом боку (симптом Ситковского, Бартомье-Михельсона) и др. Изменения в лейкоцитарной формуле крови нарастают в соответствии со стадиями острого аппендицита – от 10-12х109/л при катаральном воспалении до 14-18х109/л и выше – при гнойно-деструктивных формах.
С целью дифференциальной диагностики проводится ректальное или вагинальное исследование. Для исключения другой острой патологии живота выполняется УЗИ органов брюшной полости, которое также обнаруживает увеличение и утолщение отростка, наличие выпота в брюшной полости. При неясной клинико-лабораторной картине прибегают к проведению диагностической лапароскопии.
Лечение острого аппендицита
При остром аппендиците показано как можно более раннее удаление воспаленного червеобразного отростка – аппендэктомия. В типичных случаях острого аппендицита используется доступ к червеобразному отростку по Волковичу-Дьяконову – косой разрез в правой подвздошной ямке.
В диагностически неясных ситуациях используется параректальный доступ по Ленандеру, при котором операционный разрез проходит параллельно наружному краю правой прямой мышцы выше и ниже пупка. К средне-срединной или нижне-срединной лапаротомии прибегают в тех случаях, если течение острого аппендицита осложнилось перитонитом.
В последние годы, с развитием малоинвазивной хирургии, операция нередко выполняется через лапароскопический доступ (лапароскопическая аппендэктомия).
Прогноз при остром аппендиците
Каковы симптомы аппендицита и как его лечить
Аппендицит — это воспаление аппендикса, то есть отростка слепой кишки. Это маленький орган, который перестал участвовать в пищеварении.
Чаще всего он воспаляется у людей 10–30 лет, но вообще заболеть можно в любом возрасте.
В РФ с аппендицитом сталкивается до миллиона человек ежегодно. Риск, что это заболевание рано или поздно возникнет и у вас, — примерно 7% .
Если вовремя не обратиться за помощью, можно умереть.
Когда нужно срочно вызывать скорую
Набирайте 103, 112 или же обращайтесь в ближайшее отделение неотложной помощи, если появляются эти симптомы аппендицита :
- Тянущая боль в районе пупка или в правой нижней части живота. Иногда она может отдавать в бедро. В большинстве случаев боль является первым признаком аппендицита.
- Потеря аппетита.
- Слабость, заторможенность.
- Бледность.
- Тошнота и рвота. Иногда они появляются сразу, а иногда через несколько часов после возникновения боли.
- Холодный пот.
- Вздутие живота, сложности с прохождением газов.
- Частое сердцебиение.
- Повышение температуры. Иногда оно может быть незначительным — чуть больше 37 °С. Иногда лихорадка прыгает почти до 39 °С.
Что делать, если вы сомневаетесь, аппендицит ли это
Если опасные симптомы вроде бы есть, но самочувствие кажется терпимым и не требующим вызова скорой, перепроверьте себя с помощью приёмов самодиагностики .
- Покашляйте. Если это аппендицит, боль в правой части живота усилится.
- Лёжа на левом боку, слегка надавите ладонью на больное место, а затем быстро уберите руку. При аппендиците боль станет сильнее именно в этот момент.
- Повернитесь на левый бок и вытяните ноги. При аппендиците боль станет сильнее.
Однако важно понимать, что к самодиагностике надо относиться критически. Наблюдайте за своим состоянием. Если симптомы, указывающие на аппендицит, станут более выраженными, немедленно вызывайте скорую или обращайтесь в отделение неотложной помощи. Высок риск, что это всё-таки аппендицит и вам понадобится срочная операция.
Что нельзя делать до осмотра врача
Во-первых, нельзя принимать обезболивающие, сорбенты или любые другие препараты, ставить клизмы. Из-за самолечения симптомы могут измениться, определить аппендицит будет труднее.
Во-вторых, нельзя самостоятельно давить на живот и пытаться прощупать, что там заболело. Из-за сильного воздействия аппендикс может, грубо говоря, прорваться. Это приведёт к осложнениям.
Откуда берётся аппендицит
Зачем нужен аппендикс, современная наука представляет смутно . Некоторые считают его бесполезным рудиментом и подкрепляют эту версию тем, что после его удаления никаких последствий для здоровья, как правило, не возникает.
Другие предполагают, что отросток служит своеобразным хранилищем «хороших» бактерий, необходимым для перезагрузки микрофлоры кишечника, пострадавшей, например, от диареи.
Бактерий в аппендиксе действительно немало. И именно они зачастую виноваты в развитии аппендицита.
 Kateryna Kon / Shutterstock
Kateryna Kon / Shutterstock
Когда просвет аппендикса, связывающий его со слепой кишкой, по каким-то причинам сужается или вовсе перекрывается, количество бактерий в отростке стремительно растёт. Так начинается воспаление, то есть аппендицит.
Почему сужается просвет аппендикса, вопрос сложный. Ответить на него медикам удаётся далеко не всегда . Но чаще всего причиной становятся:
- инфекции желудочно-кишечного тракта и других органов брюшной полости;
- хронические воспалительные процессы в кишечнике;
- накопления затвердевшего стула;
- паразиты;
- проблемы с сосудами;
- новообразования;
- травмы живота.
Чем опасен аппендицит
Если воспалённый отросток быстро не удалить или неосторожно на него надавить, он может разорваться. В результате бактерии и успевший скопиться в аппендиксе гной попадут в брюшную полость и вызовут воспаление её слизистой оболочки. Это состояние называется перитонит, и оно смертельно опасно, поскольку часто становится причиной заражения крови.

От появления первых симптомов до разрыва аппендикса, как правило, проходит около суток . Поэтому крайне важно действовать быстро.
Александр Дж. Гринштейн, доктор медицинских наук, хирург больницы Маунт Синай (Нью-Йорк)
Впрочем, иногда между первыми симптомами и разрывом может пройти до трёх дней. Но затягивать с вызовом скорой не стоит: неизвестно, с какой скоростью процесс пойдёт в вашем случае.
Учтите и ещё один момент. Как только аппендикс разорвётся, боль может на некоторое время отступить. Ни в коем случае не доверяйте этому мнимому улучшению самочувствия. Если у вас были симптомы аппендицита, а затем они вроде бы сами собой прошли, обращение к медикам всё равно обязательно. Есть риск, что боль вернётся, а при перитоните она ещё сильнее.
В очень редких случаях острый аппендицит переходит в хроническую форму. Но в любой момент эта хроника может вновь потребовать срочного хирургического вмешательства.
Как лечить аппендицит
Пока единственный эффективный метод лечения аппендицита — удаление аппендикса. Эту операцию называют аппендэктомией. Она проводится под общим наркозом.
Разумеется, сначала врачи уточнят, действительно ли речь идёт об аппендиците. Для этого вам придётся пройти несколько тестов :
- Физическое обследование. Хирург прощупает место потенциального воспаления, чтобы уточнить, где расположена болезненная область.
- Анализ крови. Он покажет количество лейкоцитов — белых кровяных телец, которые указывают на воспалительный процесс.
- Анализ мочи. Он необходим, чтобы исключить другие популярные причины боли в животе — например, инфекцию мочевыводящих путей или камни в почках.
- Аппаратные исследования. Скорее всего, вам сделают УЗИ органов брюшной полости. Также, возможно, потребуются компьютерная (КТ) или магнитно-резонансная томография (МРТ), чтобы подтвердить аппендицит или поставить другой диагноз.
Аппендицит удаляют либо через один большой разрез на животе длиной 5-10 см (после него может остаться шрам), либо через несколько маленьких (этот вид операции называется лапароскопией, он оставляет минимальные следы на коже). Перед операцией вам предложат принять антибиотик — чтобы снизить риск бактериальных осложнений.
После аппендэктомии вам придётся несколько дней провести в стационаре. И ещё 7 дней и более уйдёт на восстановление.
В школу или на работу можно будет вернуться уже через неделю после операции, если она пройдёт нормально. А вот спортзал или другие физнагрузки надо отложить на 2-4 недели — конкретный срок назовёт лечащий врач.
Что делать, чтобы предотвратить аппендицит
К сожалению, способа предотвратить аппендицит не существует . Установлена лишь одна связь: воспаление аппендикса реже встречается у людей, в рационе которых есть продукты с высоким содержанием клетчатки — свежие овощи и фрукты, отруби, цельнозерновой хлеб, орехи, бобовые.
Читайте также
💊🩺💉
Аппендицит — Диагностика и лечение
Диагноз
Чтобы помочь диагностировать аппендицит, ваш врач, скорее всего, изучит ваши признаки и симптомы и осмотрит ваш живот.
Тесты и процедуры, используемые для диагностики аппендицита, включают:
Физический осмотр для оценки вашей боли. Ваш врач может слегка надавить на болезненный участок. Когда давление внезапно снижается, боль при аппендиците часто усиливается, что свидетельствует о воспалении прилегающей брюшины.
Ваш врач может также проверить жесткость живота и тенденцию к напряжению мышц живота в ответ на давление на воспаленный аппендикс (защита).
Ваш врач может использовать смазанный палец в перчатке для осмотра нижней части прямой кишки (пальцевое ректальное исследование). Женщинам детородного возраста может быть проведено обследование органов малого таза для выявления возможных гинекологических проблем, которые могут вызывать боль.
- Анализ крови. Это позволяет вашему врачу проверить высокое количество лейкоцитов, которое может указывать на инфекцию.
- Анализ мочи. Ваш врач может попросить вас сделать анализ мочи, чтобы убедиться, что инфекция мочевыводящих путей или камень в почках не вызывают у вас боли.
- Визуальные тесты. Ваш врач может также порекомендовать рентген брюшной полости, УЗИ брюшной полости, компьютерную томографию (КТ) или магнитно-резонансную томографию (МРТ), чтобы подтвердить аппендицит или найти другие причины боли.
Лечение
Лечение аппендицита обычно включает операцию по удалению воспаленного аппендикса.Перед операцией вам могут дать дозу антибиотиков для лечения инфекции.
Операция по удалению аппендикса (аппендэктомия)
Аппендэктомия может выполняться как открытая операция с использованием одного разреза брюшной полости длиной от 2 до 4 дюймов (от 5 до 10 сантиметров) (лапаротомия). Или операция может быть сделана через несколько небольших разрезов брюшной полости (лапароскопическая операция). Во время лапароскопической аппендэктомии хирург вводит вам в брюшную полость специальные хирургические инструменты и видеокамеру, чтобы удалить аппендикс.
В целом лапароскопическая хирургия позволяет быстрее выздоравливать и лечить с меньшими болями и рубцами. Это может быть лучше для пожилых людей и людей с ожирением.
Но лапароскопическая операция подходит не всем. Если ваш аппендикс разорвался и инфекция распространилась за пределы аппендикса или у вас есть абсцесс, вам может потребоваться открытая аппендэктомия, которая позволит вашему хирургу очистить брюшную полость.
Ожидайте, что вы проведете один или два дня в больнице после аппендэктомии.
Осушение абсцесса перед операцией на аппендиксе
Если ваш аппендикс разорвался и вокруг него образовался абсцесс, абсцесс можно дренировать, вставив трубку через кожу в абсцесс. Аппендэктомию можно провести через несколько недель после борьбы с инфекцией.
Образ жизни и домашние средства
Ожидайте восстановления после аппендэктомии через несколько недель или дольше, если у вас разорвался аппендикс.Чтобы помочь вашему телу выздороветь:
- Вначале избегайте интенсивной активности. Если аппендэктомия была выполнена лапароскопически, ограничьте свою активность на три-пять дней. Если у вас была открытая аппендэктомия, ограничьте активность на 10–14 дней. Всегда спрашивайте своего врача об ограничениях вашей активности и о том, когда вы можете вернуться к нормальной деятельности после операции.
- Поддерживайте живот во время кашля. Положите подушку на живот и надавите, прежде чем кашлять, смеяться или двигаться, чтобы уменьшить боль.
- Позвоните своему врачу, если обезболивающие не помогают. Боль создает дополнительную нагрузку на ваше тело и замедляет процесс заживления. Если вы все еще испытываете боль, несмотря на прием обезболивающих, позвоните своему врачу.
- Вставайте и двигайтесь, когда будете готовы. Начинайте медленно и увеличивайте активность по мере необходимости. Начните с коротких прогулок.
- Сон, когда устал. По мере заживления вашего тела вы можете почувствовать себя более сонным, чем обычно.Расслабьтесь и отдыхайте, когда вам нужно.
- Обсудите с врачом возможность вернуться на работу или в школу. Вы можете вернуться к работе, когда захотите. Дети могут вернуться в школу менее чем через неделю после операции. Им следует подождать две-четыре недели, чтобы возобновить напряженную деятельность, например занятия в тренажерном зале или занятия спортом.
Альтернативная медицина
Ваш врач пропишет лекарства, которые помогут вам контролировать боль после аппендэктомии. Некоторые дополнительные и альтернативные методы лечения при использовании с вашими лекарствами могут помочь контролировать боль.Спросите своего врача о безопасных вариантах, например:
- Отвлекающие действия, такие как прослушивание музыки и разговоры с друзьями, которые отвлекают вас от боли. Отвлечение может быть особенно эффективным с детьми.
- Управляемые образы, например, закрыв глаза и думая о любимом месте.
Подготовка к приему
Запишитесь на прием к семейному врачу, если у вас болит живот. Если у вас аппендицит, вас, скорее всего, госпитализируют и направят к хирургу для удаления аппендикса.
Что вы можете сделать
Когда вы записываетесь на прием, спросите, есть ли что-нибудь, что вам нужно сделать заранее, например, поститься перед определенным тестом. Составьте список:
- Ваши симптомы, включая те, которые кажутся не связанными с причиной вашего приема
- Основная личная информация, , включая серьезные стрессы, недавние изменения в жизни и семейный анамнез
- Все лекарства, витамины или другие добавки , которые вы принимаете, включая дозы
- Вопросы, которые следует задать вашему врачу
По возможности возьмите с собой члена семьи или друга, чтобы они помогли вам запомнить предоставленную информацию.
В отношении аппендицита вам нужно задать врачу следующие основные вопросы:
- У меня аппендицит?
- Мне понадобятся дополнительные тесты?
- Что еще я мог иметь, кроме аппендицита?
- Нужна ли мне операция, и если да, то как скоро?
- Каковы риски удаления аппендикса?
- Как долго мне нужно будет оставаться в больнице после операции?
- Сколько времени займет восстановление?
- Как скоро после операции я смогу вернуться на работу?
- Вы можете сказать, лопнул ли у меня аппендикс?
Не стесняйтесь задавать другие вопросы.
Чего ожидать от врача
Ваш врач, вероятно, задаст вам несколько вопросов, например:
- Когда у вас начались боли в животе?
- Где болит?
- Боль переместилась?
- Насколько сильна ваша боль?
- Что делает вашу боль более сильной?
- Что помогает облегчить боль?
- У вас жар?
- Вас тошнит?
- Какие еще у вас есть признаки и симптомы?
.
Аппендицит — канал лучшего здоровья
Аппендикс — это тонкий хвост, трубка или придаток, растущий из слепой кишки, которая является частью толстой кишки, расположенной в нижней правой части живота. Точная функция аппендикса в организме человека остается загадкой, хотя он явно играет роль в пищеварении у других видов животных.
Аппендицит означает воспаление аппендикса. Иногда пища или фекалии могут скапливаться в узкой трубке аппендикса, и закупорка заражается бактериями.Это неотложная медицинская помощь. Если аппендикс лопается, его инфицированное содержимое распространится по брюшной полости. Инфекция слизистой оболочки брюшной полости (перитонит) может быть опасной для жизни без своевременного лечения.
Любой человек любого возраста может заболеть аппендицитом, но, похоже, он чаще встречается в детском и подростковом возрасте. Аппендицит развивается реже у людей старше 30 лет. Варианты лечения включают хирургическое вмешательство.
Симптомы аппендицита
Симптомы аппендицита включают:
- тупая боль, сосредоточенная вокруг пупка, которая прогрессирует до острой боли в правой нижней части живота
- боль в пояснице, подколенном сухожилии или прямой кишке (реже)
- лихорадка
- рвота
- понос или запор
- потеря аппетита.
Причины аппендицита
Причина острого аппендицита до сих пор не выяснена. Ряд исследований показал, что обструкция аппендикса обычно возникает во время аппендицита, в то время как другие спорят, что обструкция является причиной аппендицита. Часто небольшое количество фекалий (фекалий) присутствует в аппендиксе во время аппендэктомии. Нет прямых доказательств того, что диета играет роль в возникновении аппендицита.
Многие люди, лечившиеся от острого аппендицита, могли иметь в прошлом эпизоды аппендицита, по поводу которых они не обращались за лечением.
Перфорированный аппендикс
Если в аппендиксе скапливается гной, он в конечном итоге лопнет, наполняя брюшную полость инфицированным материалом. Разрыв или перфорация могут произойти примерно через 36 часов от начала инфекции. Признаки перфорированного аппендикса включают серьезное ухудшение симптомов и коллапс.
Инфекция слизистой оболочки брюшной полости (перитонит) представляет собой опасное для жизни осложнение и требует немедленной неотложной помощи.
Диагностика аппендицита
Аппендицит может имитировать симптомы других заболеваний, таких как гастроэнтерит, внематочная беременность и различные инфекции (включая инфекции почек и грудной клетки).
Диагностика может включать тщательное физическое обследование и тщательное рассмотрение симптомов. Если диагноз не ясен, то могут потребоваться лабораторные исследования и ультразвуковое исследование или компьютерная томография.
Поскольку аппендицит потенциально опасен для жизни, если его не лечить, врачи будут проявлять осторожность и действовать, даже если нет точного диагноза.
Лечение аппендицита
Лечение включает в себя операцию по полному удалению аппендикса. Эта процедура известна как аппендэктомия или аппендэктомия.Аппендикс часто можно удалить с помощью лапароскопической хирургии (замочной скважины). Хирург будет использовать тонкий инструмент (лапароскоп), который вводится через крошечные разрезы (надрезы) в брюшной полости. Это устраняет необходимость в разрезе брюшной полости.
Если это невозможно, внизу живота делается небольшой разрез. Аппендикс отрезают и рану на толстой кишке зашивают. Если аппендикс лопнул, хирург вставит трубку и откажется от гноя из брюшной полости. Пациенту внутривенно вводят антибиотики, чтобы снизить вероятность перитонита.
Типичное пребывание в больнице после аппендэктомии составляет от трех до пяти дней. Удаление аппендикса не влияет на работу пищеварительной системы ни в краткосрочной, ни в долгосрочной перспективе.
Альтернативой хирургическому вмешательству является антибактериальная терапия. Исследования, сравнивающие исход хирургического вмешательства с исходом лечения антибиотиками, показывают, что около 70% случаев могут разрешиться с помощью антибиотикотерапии и не требуют хирургического вмешательства. Однако факторы, приводящие к неэффективности антибактериальной терапии, неизвестны, поэтому только антибиотикотерапия обычно назначается пациентам, слишком слабым для хирургического вмешательства.
Где получить помощь
- Ваш врач
- МЕДСЕСТРА по вызову Тел. 1300 60 60 24 — для получения экспертной медицинской информации и консультации (круглосуточно, 7 дней)
- Если вы подозреваете аппендицит, позвоните по номеру 000, чтобы вызвать скорую помощь, или немедленно обратитесь в ближайшую больницу.
Что следует помнить
- Аппендицит означает воспаление аппендикса, который представляет собой тонкую трубку, прикрепленную к толстой кишке.
- Аппендицит — неотложная медицинская помощь.
- Лечение может включать внутривенное введение антибиотиков или хирургическое удаление аппендикса.
Контент-партнер
Эта страница была подготовлена после консультаций и одобрена:
Больница Канберры — Гастроэнтерологическое отделение
Последнее обновление:
Август 2014 г.
Контент страницы в настоящее время проверяется.
Контент на этом веб-сайте предоставляется только в информационных целях. Информация о терапии, услуге, продукте или лечении никоим образом не поддерживает и не поддерживает такую терапию, услугу, продукт или лечение и не предназначена для замены рекомендаций вашего врача или другого зарегистрированного медицинского работника. Информация и материалы, содержащиеся на этом веб-сайте, не предназначены для использования в качестве исчерпывающего руководства по всем аспектам терапии, продукта или лечения, описанных на веб-сайте.Всем пользователям настоятельно рекомендуется всегда обращаться за советом к зарегистрированному специалисту в области здравоохранения для постановки диагноза и ответов на свои медицинские вопросы, а также для выяснения того, подходит ли конкретная терапия, услуга, продукт или лечение, описанные на веб-сайте, в их обстоятельствах. Штат Виктория и Департамент здравоохранения и социальных служб не несут ответственности за использование любыми пользователями материалов, содержащихся на этом веб-сайте.
.
Аппендэктомия, разрыв аппендикса, симптомы аппендицита, осложнения
Аппендэктомия — это хирургическое удаление червеобразного отростка, которое является единственным эффективным методом лечения острого аппендицита. Острый означает, что он начинается внезапно. Аппендицит обычно развивается без предупреждения в течение 6–12 часов. Аппендэктомия обычно выполняется для предотвращения разрыва воспаленного аппендикса и часто выполняется в качестве неотложной операции. Экстренные операции являются неотложными и спасают жизнь. Если аппендикс лопается, существует огромный риск инфицирования и осложнений.Если нет доказательств разрыва, большинство аппендэктомий выполняется лапароскопически. Прежде чем идти дальше, давайте сначала разберемся с червеобразным отростком и аппендицитом.
Приложение

 Аппендикс, расположенный в правом нижнем квадранте, представляет собой червеобразный отросток длиной 3-6 дюймов, выступающий из конца слепой кишки и выстланный слизистой оболочкой. Приложение не имеет потенциальной пользы для функционирования человеческого тела. Аппендикс закрывается одним концом, а другой конец прикрепляется к толстой кишке.Функция толстой кишки — выводить отходы из организма через задний проход и поглощать воду. Аппендикс может быть заблокирован калом или бактериями, вызывая выделение слизи, которая в конечном итоге сгущается и блокирует аппендикс. Когда аппендикс блокируется, он набухает, воспаляется и наполняется гноем. Это состояние называется аппендицитом.
Аппендикс, расположенный в правом нижнем квадранте, представляет собой червеобразный отросток длиной 3-6 дюймов, выступающий из конца слепой кишки и выстланный слизистой оболочкой. Приложение не имеет потенциальной пользы для функционирования человеческого тела. Аппендикс закрывается одним концом, а другой конец прикрепляется к толстой кишке.Функция толстой кишки — выводить отходы из организма через задний проход и поглощать воду. Аппендикс может быть заблокирован калом или бактериями, вызывая выделение слизи, которая в конечном итоге сгущается и блокирует аппендикс. Когда аппендикс блокируется, он набухает, воспаляется и наполняется гноем. Это состояние называется аппендицитом.
Неясно, является ли аппендицит наследственным, но наличие семейного анамнеза этого состояния является показателем того, что это может быть.
Аппендицит
Симптомы аппендицита
Первые симптомы аппендицита — временная боль в правой части живота, которая постепенно усиливается до резкой и постоянной боли в области пупка и вокруг него.Боль может переходить в правый нижний квадрант живота и усиливаться при движении, глубоком вдохе, кашле, чихании, ходьбе или прикосновении. К другим симптомам относятся:
• лихорадка (следует за другими симптомами) от 100 ° F до 101 ° F
• тошнота, рвота, потеря аппетита
• частое и / или болезненное мочеиспускание
• диарея
• запор и не может выделяться газ
• вздутие живота на поздних стадиях
Анализы крови покажут повышенный уровень лейкоцитов. Иногда аппендицит бывает трудно диагностировать, поскольку многие другие заболевания вызывают внезапную боль в животе и подобные симптомы.Ранняя диагностика важна для предотвращения разрыва (когда ваш аппендикс разрывается) и осложнений.
При отсутствии лечения аппендицит может быть смертельным. При разрыве инфицированного аппендикса содержимое нижних отделов желудочно-кишечного тракта попадает в брюшную полость и поражает всю брюшную полость. Когда это происходит, у пациента поднимается высокая температура, и боль может внезапно прекратиться.
Аппендицит чаще встречается у мужчин, возникает в возрасте от 10 до 20 лет и редко возникает после 50 лет.Острый аппендицит требует неотложной помощи, и аппендикс следует удалять немедленно. Специфической профилактики аппендицита нет.
Осложнения аппендицита
Осложнения аппендицита включают непроходимость кишечника. Когда аппендикс воспаляется, он может заблокировать кишечник и нарушить функцию стенки кишечника. Это предотвращает прохождение жидкостей и газов, вызывающих тошноту и рвоту.
Инфицированный аппендикс может разорваться или лопнуть в течение 24 часов после появления симптомов.Это может вызвать абсцессы, то есть гнойные фурункулы вокруг аппендикса; или диффузный перитонит , то есть инфекция брюшной полости, которая представляет собой потенциально опасную для жизни. Симптомы перитонита включают легкую или умеренную боль в животе, лихорадку, изменение режима работы кишечника и ощущение, будто у вас недостаточно энергии для повседневной деятельности.
Аппендицит также может распространять бактерии, вызывающие инфекцию в кровотоке — опасное для жизни заболевание, называемое септицемией .
Диагностика аппендицита
Первоначальный диагноз аппендицита устанавливается на основании полного анамнеза и физического обследования. При физикальном обследовании выявляются такие признаки аппендицита, как повышение температуры, болезненность в правой нижней части живота, особенно когда врач надавливает на эту область, резкое усиление боли при снятии давления — болезненность отскока. Чтобы подтвердить диагноз аппендицита, врач может назначить некоторые или все следующие анализы:
Количество лейкоцитов (WBC): Количество лейкоцитов обычно повышается при наличии инфекции.Повышенное количество лейкоцитов помогает подтвердить аппендицит. Однако один только лейкоцит не может определить аппендицит, поскольку лейкоциты увеличиваются при любом виде инфекции.
Общий анализ мочи: Это микроскопическое исследование мочи для определения наличия эритроцитов, лейкоцитов или бактерий. Аномальный анализ мочи означает воспаление или камни в почках. Воспаление может быть из-за аппендикса, поскольку он расположен очень близко к мочеточнику и мочевому пузырю.
Рентген: Рентген брюшной полости может показать непроходимость кишечника.Стул может стать твердым и заблокировать отверстие аппендикса, что видно на рентгеновском снимке.
Ультразвук: Ультразвук — это процедура, при которой используются звуковые волны для исследования различных органов тела. Ультразвук помогает определить увеличенный аппендикс или абсцесс. Ультразвук также помогает устранить другие заболевания, симптомы которых похожи на симптомы
.
Острый аппендицит — знания для студентов-медиков и врачей
Острый аппендицит — это острое воспаление аппендикса, обычно возникающее из-за непроходимости его просвета. Это наиболее частая причина острого живота, требующего экстренного хирургического вмешательства, как у детей, так и у взрослых. Характерными чертами острого аппендицита являются околопупочная боль в животе, которая мигрирует в правый нижний квадрант (RLQ), анорексия, тошнота, лихорадка и болезненность RLQ.Если рассматривать их наряду с нейтрофильным лейкоцитозом, этих признаков достаточно для постановки клинического диагноза с использованием систем оценки аппендицита для оценки вероятности аппендицита. Визуализация (например, КТ брюшной полости с внутривенным контрастированием, УЗИ брюшной полости) может быть рассмотрена, если клинический диагноз не определен. Текущий стандарт лечения острого аппендицита — это экстренная аппендэктомия (лапароскопическая или открытая) и антибиотики. Безоперационное ведение (NOM), которое включает покой кишечника, прием антибиотиков и анальгетиков, показано пациентам с воспалительным образованием придатка (флегмона) или абсцессом аппендикса, поскольку хирургическое вмешательство связано с более высоким риском осложнений в этих группах пациентов.Этим пациентам может быть назначена интервальная аппендэктомия через 6-8 недель после разрешения острого эпизода, чтобы предотвратить рецидив или если есть опасения по поводу основной опухоли аппендикса.
.
