МАТЕРИАЛЫ КОНГРЕССОВ И КОНФЕРЕНЦИЙ: IV РОССИЙСКАЯ ОНКОЛОГИЧЕСКАЯ КОНФЕРЕНЦИЯ
IV РОССИЙСКАЯ ОНКОЛОГИЧЕСКАЯ КОНФЕРЕНЦИЯ
КОМБИНИРОВАННОЕ ЛЕЧЕНИЕ БОЛЬНЫХРАКОМ ШЕЙКИ МАТКИ T
1b СТАДИИ
А.И. Лебедев, В.П. Козаченко, А.О. Русанов, В.Н. Чехонадский
ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России, Москва
Несмотря на известные успехи в онкогинекологии, рак шейки матки продолжает оставаться грозным заболеванием женщин. 5-летняя выживаемость больных составляет около 60%, а у больных раком шейки матки Т1b стадии достигает 90%. Поэтому разработка новых методов лечения имеет несомненную актуальность.
Целью нашего исследования было определение наиболее эффективных методов лечения больных раком шейки матки Т
1b стадии.
В хирургическом отделении онкогинекологии НИИ КО ФГБУ «НМИЦ онкологии им.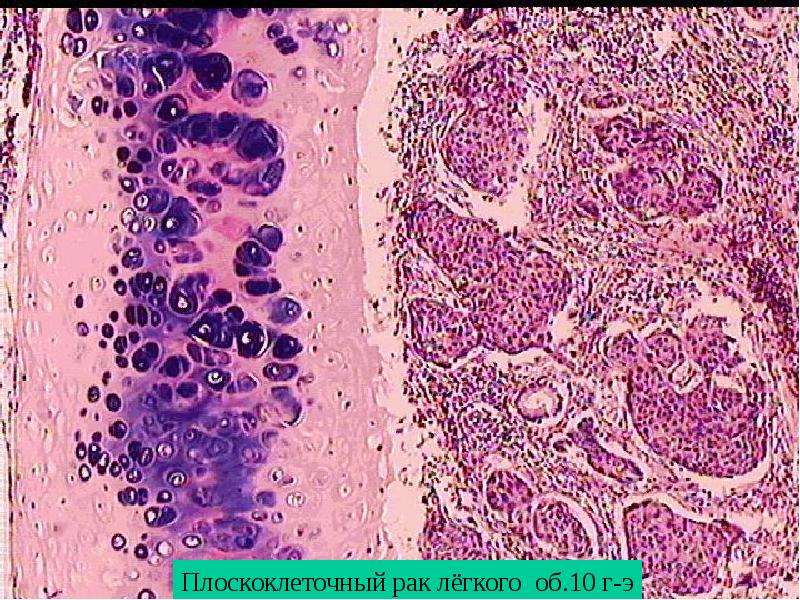 Н.Н. Блохина» Минздрава России с 1980 по 1990 гг. было проведено комбинированное лечение 194 больных раком шейки матки Т
Н.Н. Блохина» Минздрава России с 1980 по 1990 гг. было проведено комбинированное лечение 194 больных раком шейки матки Т
1b стадии, включавшее в себя облучение и операцию Вертгейма. У всех больных диагноз верифицирован гистологически: плоскоклеточный рак был у 178 (91,8%) больных, аденокарцинома — у 15 (7,7%) и железисто-плоскоклеточный рак — у 1 (0,5%) больной.
Все больные были распределены на III группы по методике лечения: в I группу вошло 66 (34,1%) больных, которым на I этапе комбинированного лечения была произведена операция Вертгейма с последующей лучевой терапией; во II группу вошли 80 (41,2%) больных, которым на I этапе проводилась дистанционная гамма-терапия на область малого таза; III группу составили 48 (24,7%) больных, которым на I этапе проводилось внутриполостное облучение на шланговом гамма-терапевтическом аппарате АГАТ-В, а через 2 недели после окончания лучевой терапии на II этапе проводилась операция Вертгейма.
Согласно применяемой в настоящее время классификации FIGO, больные раком шейки матки Т1b стадии были разделены на 2 группы: стадия Т
1b1 (клинически определяемая опухоль до 4,0 см в наибольшем измерении) и стадия Т
1b2 (клинически определяемая опухоль более 4,0 см в наибольшем измерении).
Из 66 больных, подвергшихся на I этапе операции Вертгейма, у 61 больной установлен рак шейки матки, стадия Т
1b1, а у 5 — Т
1b2.
При изучении гистологического строения первичной опухоли шейки матки у 58 больных обнаружен плоскоклеточный рак, у 7 — аденокарцинома, и у одной больной — железисто-плоскоклеточный рак.
Из 66 больных у 52 отмечалось преимущественное поражение экзоцервикса, у 9 больных — одновременное поражение шейки матки и цервикального канала, и у 5 — только поражение цервикального канала.
У 39 больных наблюдалась эндофитная форма анатомического роста опухоли, у 25 — смешанная, и у 2 больных — экзофитная форма.
При изучении удаленного операционного материала у 9 (13,5%) больных были обнаружены метастазы рака в лимфатических узлах малого таза (у 7 больных — при Т
1b1 стадии и у 2 — при Т
1b2 стадии).
Всем 66 пациенткам на II этапе проводилась дистанционная гамма-терапия на область малого таза ротационным способом (2 осевая + 90°). Разовая очаговая доза — 2 Гр, суммарная очаговая доза — 40 Гр (у 57 больных), а у 9 больных с метастазами в лимфатических узлах малого таза суммарная очаговая доза увеличивалась до 50 Гр. В случае прорастания раковой опухолью шейки матки на глубину 1-2 см одновременно проводилась внутриполостная гамма-терапия на отечественном шланговом гамма-терапевтическом аппарате АГАТ-В: аппликации 2-х источников 60 Со к культе влагалища разовой очаговой 3 Гр на глубине 1-2 см, суммарная очаговая доза — 21-24 Гр. Аппликации проводились 3 раза в неделю, чередуясь с дистанционной лучевой терапией.
Из 80 больных II группы у 77 больных была установлена Т
1b1 стадия, и у 3 — Т
1b2 стадия.
При изучении гистологического строения опухоли шейки матки у 74 больных установлен плоскоклеточный рак, у 6 — аденокарцинома.
Из 80 больных у 65 выявлено преимущественное поражение экзоцервикса, у 11 — одновременное поражение шейки матки и цервикального канала, у 4 больных — только поражение цервикального канала.
У 38 больных наблюдалась смешанная форма анатомического роста опухоли, у 36 — эндофитная, и у 6 — экзофитная.
Всем 80 больным на I этапе проводилась дистанционная гамма-терапия на область малого таза по методике, указанной выше, до суммарной очаговой дозы — 30 Гр.
Разовая очаговая доза — 2 Гр, ежедневно, 5 раз в неделю. Длительность курса облучения 3 недели. Через 2 недели проводилась операция Вертгейма.
При изучении удаленного операционного материала у 11 (13,7%) больных были обнаружены метастазы рака в лимфатических узлах малого таза (у 10 больных — при T
1b1 стадии и у одной больной — при T
1b2 стадии). Этим больным проводилась послеоперационная дистанционная гамма-терапия на область малого таза в суммарной очаговой дозе — 20-30 Гр по методике, указанной выше.
III группу составили 48 пациенток, которым на I этапе проводилась предоперационная внутриполостная гамма-терапия на отечественном шланговом гамма-терапевтическом аппарате АГАТ-В. Облучение проводилось крупными фракциями: разовая очаговая доза в т.А — 10 Гр, суммарная очаговая доза в т.А — 30 Гр. Сеанс внутриполостной гамма-терапии проводился 1 раз в 5 дней, всего 3 фракции. Через 2 недели проводилась операция Вертгейма.
Из 48 больных, подвергшихся на I этапе внутриполостной гамма-терапии, у 43 установлен рак шейки матки T
1b1 стадии и у 5 — T
1b2 стадия.
У 46 больных выявлен плоскоклеточный рак, у 2 — аденокарцинома.
Из 48 больных у 43 выявлено преимущественное поражение экзоцервикса и у 5 — одновременное поражение шейки матки и цервикального канала. У 26 больных имелась смешанная форма анатомического роста, у 21 — эндофитная форма, и у одной больной — экзофитная.
Метастазы рака в лимфатические узлы малого таза выявлены в удаленном операционном материале у 5 (10,4 %) больных. Этим больным проводилась послеоперационная дистанционная гамма-терапия на область малого таза в суммарной очаговой дозе 40-46 Гр по методике, указанной выше.
Для определения достоверности различия результатов лечения мы использовали критерии однородности нормальных совокупностей: критерий Стьюдента и критерий дисперсного отклонения (критерий Фишера).
Частота обнаружения метастазов РШМ Т1В стадии в лимфатических узлах малого таза в зависимости от метода лечения составила: в I группе — 13,5±4,2%, во II группе — 13,7±3,7% и в III группе — 10,4±4,45%. Статистическая обработка показала, что различия в трех группах больных статистически недостоверны (p>0,05). Это говорит о том, что частота возникновения метастазов не зависит от метода лечения.
Была проведена статистическая оценка различий в частоте метастазирования в регионарные лимфоузлы в зависимости от стадии заболевания. Выявлено, что для 2-х групп больных с Т1В1 и Т1В2 стадиями частота метастазирования составила 11,6±2,4% и 30,7±13,2%, соответственно и различия в 2-х группах статистически достоверны (p<0,05, при t=1,92; критерий Стьюдента).
Выявлено, что для 2-х групп больных с Т1В1 и Т1В2 стадиями частота метастазирования составила 11,6±2,4% и 30,7±13,2%, соответственно и различия в 2-х группах статистически достоверны (p<0,05, при t=1,92; критерий Стьюдента).
Пятилетняя выживаемость в трех группах больных составила : в I группе — 90±3,8%, во II группе — 93±2,96% и в III группе — 98±2,0%. Различия в пятилетней выживаемости статистически не достоверны (р>0,05).
Резюмируя результаты проведенного исследования, можно сделать вывод о том, что результаты примененного комбинированного лечения являются равноценными, однако несколько лучших результатов удается достичь при применении предоперационной внутриполостной лучевой терапии на шланговом гамма-терапевтическом аппарате АГАТ-В.
Классификация рака шейки матки. Booking Health
В онкологии рак шейки – одно из наиболее часто встречаемых злокачественных образований. Это самая распространенная опухоль среди женщин репродуктивного возраста. При раке шейки матки метастазы появляются рано, что обусловливает большое количество неблагоприятных исходов этого заболевания. Уже со 2 стадии патологии смертность очень высокая. Хороших результатов лечения у большинства пациентов удается добиться лишь на 0 и 1 стадии рака шейки матки.
Это самая распространенная опухоль среди женщин репродуктивного возраста. При раке шейки матки метастазы появляются рано, что обусловливает большое количество неблагоприятных исходов этого заболевания. Уже со 2 стадии патологии смертность очень высокая. Хороших результатов лечения у большинства пациентов удается добиться лишь на 0 и 1 стадии рака шейки матки.
Какие виды заболевания встречаются?
Существует два основных типа злокачественных новообразований, развивающихся из шейки матки – рак плоскоклеточный и аденокарцинома. Гораздо чаще встречается плоскоклеточный рак шейки матки. Его доля в общей структуре заболеваемости достигает 85%. На втором месте аденокарцинома – 10-15% всех случаев. Прочие гистологические типы рака шейки матки в гинекологии встречаются редко.
В числе возможных вариантов:
- Мелкоклеточная карцинома
- Нейроэндокринная опухоль
- Недифференцированная карцинома
В свою очередь различают плоскоклеточный рак шейки матки:
- Неороговевающий
- Ороговевающий
- Инвазивный
- Веррукозный
Опухоли отличаются по степени дифференцировки клеток, из которых они развиваются. Низкодифференцированный плоскоклеточный рак шейки матки и умеренно дифференцированный плоскоклеточный рак шейки матки встречаются редко. Большинство новообразований – высокодифференцированные.
Низкодифференцированный плоскоклеточный рак шейки матки и умеренно дифференцированный плоскоклеточный рак шейки матки встречаются редко. Большинство новообразований – высокодифференцированные.
Кроме того, различают две формы опухоли по характеру роста:
- Экзофитный рак – растет в просвет цервикального канала
- Эндофитная опухоль – растет в сторону стенки органа, постепенно инфильтрируя его (менее благоприятная в прогностическом плане, и более распространенная форма)
Это основные виды рака шейки матки. Но главное при определении прогноза – не гистологический тип или характер роста, а стадия онкопатологии. От того, насколько большой размер имеет новообразование, распространилась ли она на окружающие ткани и дала ли метастазы, зависит терапевтическая тактика и продолжительность жизни пациента. Поэтому при раке шейки матки классификация основана главным образом на определении стадийности онкологического процесса.
Стадии развития рака шейки матки
В отличие от большинства других онкологических злокачественных новообразований, при раке шейки матки стадии определяются, исходя главным образом из характеристики первичной опухоли. Наличие метастазов в лимфатических узлах играет минимальную роль в постановке диагноза.
Наличие метастазов в лимфатических узлах играет минимальную роль в постановке диагноза.
При раке шейки матки стадия устанавливается клинически. От неё зависит план лечения и прогноз заболевания. В дальнейшем стадия рака шейки матки не может быть изменена. Даже если будут полученные новые данные в ходе дополнительных обследований, либо если будут находки во время операции, план лечения может быть изменен. Но стадия онкологического процесса останется прежней. Не поменяется она и с течением времени, если опухоль будет развиваться, и первичное новообразование значительно увеличится в размерах. Таким образом, изначально установленный диагноз является окончательным.
В настоящее время используются две системы стадирования – FIGO и TNM. Между ними нет больших различий. Только обозначение стадий может быть разным.
Рак шейки матки 0 стадия
Только регулярно обследуясь у гинеколога, можно обнаружить начальную стадию рака шейки матки. Его называют «раком на месте» (рак «in situ» шейки матки). Средний возраст пациенток с этим заболеванием составляет 30-35 лет. Пройдет ещё 10-15 лет, прежде чем карцинома станет инвазивной. Несмотря на это, опухоль нечасто диагностируется на этой стадии.
Средний возраст пациенток с этим заболеванием составляет 30-35 лет. Пройдет ещё 10-15 лет, прежде чем карцинома станет инвазивной. Несмотря на это, опухоль нечасто диагностируется на этой стадии.
Новообразование не появляется внезапно. Возникновению рака предшествуют длительно протекающие патологические процессы шейки матки. Вначале развивается цервикальная интраэпителиальная неоплазия 1 степени, затем – 2 и 3 степени. Уже при обнаружении выраженной дисплазии можно провести хирургическое лечение и предотвратить развитие онкологического образования. Если же этого не происходит, в среднем через 3 года развивается рак шейки матки начальной стадии. В этой фазе развития опухоль не имеет метастазов и ограничена слизистой оболочки матки. Её можно удалить полностью.
Для этого применяются:
- Криохирургия
- «Прижигание» лазером
- Электрохирургическое удаление
- Конизация шейки матки
- Гистерэктомия (удаление матки)
Выбор метода зависит от гистологической формы новообразования.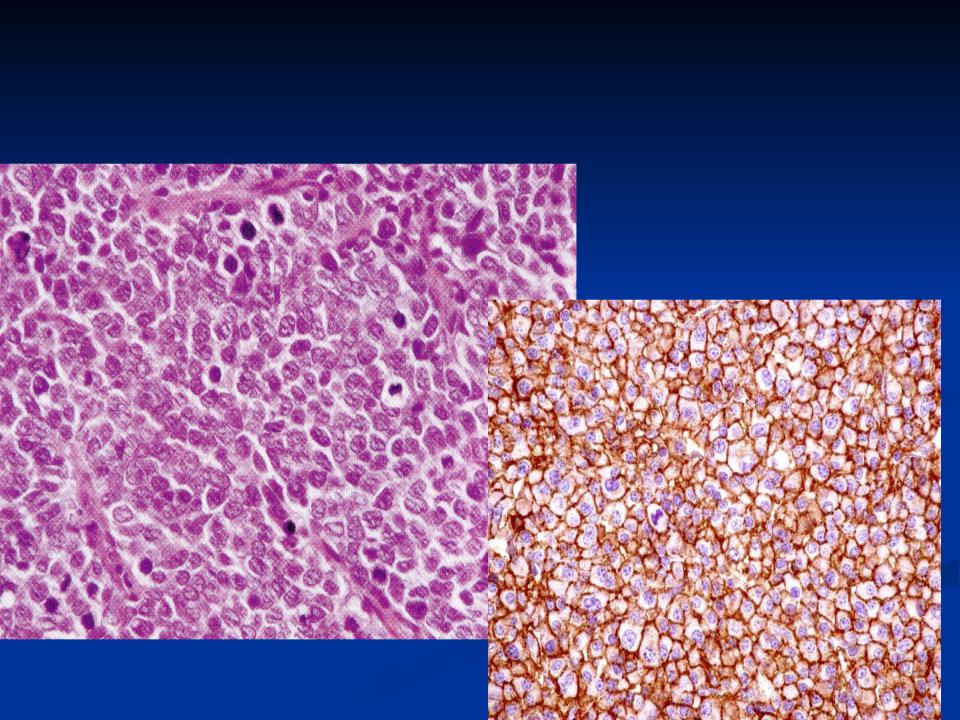 Если это плоскоклеточный рак шейки матки, его прогноз более благоприятный. В таком случае для удаления опухоли может быть использован один из малоинвазивных методов. Полноценная хирургическая операция часто не требуется. Достаточно использования лазера или жидкого азота. А удаление матки возможно только в случае, когда рак рецидивирует после проведенного ранее лечения. При первично выявленной опухоли гистерэктомия не используется.
Если это плоскоклеточный рак шейки матки, его прогноз более благоприятный. В таком случае для удаления опухоли может быть использован один из малоинвазивных методов. Полноценная хирургическая операция часто не требуется. Достаточно использования лазера или жидкого азота. А удаление матки возможно только в случае, когда рак рецидивирует после проведенного ранее лечения. При первично выявленной опухоли гистерэктомия не используется.
Но при выявлении аденокарциномы прогноз хуже. Это более агрессивный вид опухоли. Поэтому лечение требуется более радикальное. В этом случае малоинвазивные методики не применяют. Единственными вариантами лечения преинвазивного рака шейки матки остаются конизация или гистерэктомия. Причем, удаление матки считается более предпочтительным методом лечения, так как он дает лучшие результаты. Конизация применяется только в случае, когда женщина желает сохранить репродуктивную функцию. Но после того как она родила ребенка, желательно всё же провести гистерэктомию.
На стадии 0 в случае своевременного лечения прогноз благоприятный. Пятилетняя выживаемость составляет 93%.
Рак шейки матки 1 стадии
При раке шейки матки 1 стадии онкологическое образование продолжает свой рост. Но оно ещё не распространяется за пределы цеврикса. В том числе опухоль не достигает тела матки. Рак шейки матки 1 степени делится на две подстадии – А и В. Подстадия А имеет более благоприятный прогноз.
1А – это микроинвазивный рак шейки матки. Онкологическое образование настолько маленькое, что может определяться разве что микроскопически. Горизонтальный рост новообразования не превышает 7 мм. В глубину рак прорастает не больше чем на 5 мм. При этом не важно, вовлечены ли в патологический процесс артерии, вены и лимфатические сосуды. Данный фактор влияет на выбор метода лечения, но не находит свое отражение в классификации рака шейки матки.
В рамках данной подстадии выделяют ещё две – первую и вторую. Они отличаются размерами первичной опухоли:
- 1 – стромальная инвазия (рост новообразования в глубину) составляет до 3 мм, а горизонтальное распространение составляет меньше 5 мм
- 2 – в глубину опухоль растет больше чем на 3 мм, но меньше чем на 5 мм, а в ширину – на 5-7 мм
1В – это первая стадия рака шейки матки, при которой онкологическое образование может определяться макроскопически (то есть, невооруженным глазом), либо если микроскопически визуализируемая опухоль имеет размеры большие, чем характерно для стадии 1А. В данном случае прогноз заболевания менее благоприятный.
В данном случае прогноз заболевания менее благоприятный.
1В тоже бывает 1 и 2 подстадии:
- 1 – в максимальном измерении опухоль менее 4 см
- 2 – величина новообразования превышает 4 см
Лечение на стадии 1А1 предполагает конизацию шейки матки – если женщина желает сохранить репродуктивную функцию. В дальнейшем края раны исследуются. Если в них обнаруживаются атипичные клетки, рекомендуется расширить объем операции. В таком случае проводится удаление всей шейки матки и прилегающий к ней участок влагалища.
Если при раке шейки матки первой стадии нет необходимости в сохранении фертильности, проводится простая гистерэктомия. В случае прорастания новообразования в лимфатические узлы и кровеносные сосуды показано удаление тазовых лимфоузлов. Аналогичное лечение применяется на стадии 1А2. Только здесь оно может быть дополнено лучевой терапией – дистанционной и контактной. А в случае обнаружения атипичных клеток в краях раны или лимфатических узлах на 1 стадии рака шейки матки назначается химиотерапия.
В случае стадии 1В лечение схема лечения такая же, как при 2А. Поэтому о нем читайте далее – в разделе, посвященном лечению рака шейки матки 2 стадии. Это связано с тем, что прогноз при 1В значительно хуже.
Если на стадии 1А выживаемость в течение 5 лет составляет 93% (она такая же, как при неинвазивном раке шейки матки), то при 1В она меньше – около 80%.
Рак шейки матки 2 стадии
Рак шейки матки 2 степени характеризуется прорастанием новообразования за пределы цервикса. При этом в патологический процесс не вовлекается дистальная (расположенная ближе к вульве) треть влагалища и стенки таза.
Существует две подстадии – А и В. Какая из них будет установлена, зависит от того, затронул ли инвазивный рак шейки матки параметрий. Этим термином называют околоматочную клетчатку – слой рыхлой соединительной ткани, окружающий орган. Если новообразование не прорастает в параметрий, диагностируют 2А, а если прорастает – то определяется рак шейки матки 2В стадия.
В рамках 2А выделяются подстадии 1 и 2. Их отличие заключается в следующем:
- 1 – опухоль меньше 4 см
- 2 – новообразование превышает в максимальном диаметре 4 см
На 2 стадии рака шейки матки ещё возможно сохранение репродуктивной функции. При 2А1 проводятся органосохраняющие операции. Это может быть удаление шейки матки, верхней части влагалища и тазовых лимфатических узлов.
Варианты лечения для женщин, которым не требуется сохранять фертильность, на стадиях 1В и 2А1:
- Радикальная гистерэктомия – удаление матки, тазовых и парааортальных лимфоузлов
- Облучение – проводится, если в лимфоузлах или краях раны обнаружены опухолевые клетки, а также при прорастании новообразования в лимфатические и кровеносные сосуды или стромальную ткань (соединительнотканные структуры, поддерживающие мочевой пузырь и матку)
- Дистанционное облучение, брахитерапия и химиотерапия – в случае прорастания опухоли в периметрий (брахитерапия назначается после облучения и применения препаратов)
- Брахитерапия – как основной метод лечения в случае противопоказаний к проведению операции или отказе от неё
На стадиях 1В2 и 2А2 (то есть, при размере новообразования свыше 4 см) органосохраняющие операции не проводятся. Лечение всегда комбинированное. Проводится радикальная гистерэктомия, а затем, в случае обнаружения раковых клеток в лимфоузлах и краях раны, проводится химиотерапия и облучения. Они также могут быть назначены до операции для улучшения резектабельности опухоли.
Лечение всегда комбинированное. Проводится радикальная гистерэктомия, а затем, в случае обнаружения раковых клеток в лимфоузлах и краях раны, проводится химиотерапия и облучения. Они также могут быть назначены до операции для улучшения резектабельности опухоли.
Продолжительность жизни пациенток зависит от того, прорастает ли новообразование в периметрий. На стадии 2А пятилетняя выживаемость – 63%. При 2В она чуть ниже – 58%.
Рак шейки матки 3 стадии
Если у женщины диагностирован рак 3 степени шейки матки, это означает, что заболевание привело к гидронефрозу и нарушению функционирования почки, либо произошла инфильтрация опухолевой тканью таких структур:
- Параметрий до стенок таза
- Нижняя треть влагалища
Рак шейки матки 3 степени бывает А и В. Если новообразование прорастает весь периметрий, но не достигает стенки таза, диагностируется 3А. Но если онкологическое образование распространилось на стенки таза или вызвало дисфункцию почек, рак шейки матки 3 стадия определяется как В. Лечится 3 стадия рака шейки матки обычно без операции. Потому что её проведение не влияет значительным образом на продолжительность жизни. Хирургическое лечение также не показано при стадии 2В.
Лечится 3 стадия рака шейки матки обычно без операции. Потому что её проведение не влияет значительным образом на продолжительность жизни. Хирургическое лечение также не показано при стадии 2В.
Пятилетняя выживаемость пациентов при 3А составляет 35%, а при 3В – 32%. Увеличить продолжительность жизни можно с помощью химиотерапии и облучения.
Рак шейки матки 4 стадии
Рак шейки матки последняя стадия классифицируется, если новообразование распространяется за пределы таза, прорастает в прямую кишку или мочевой пузырь. Делится рак шейки матки 4 степени на А и В. Подстадия А определяется в случае, когда опухоль инфильтрирует рядом расположенные органы. Если же обнаруживаются отдаленные метастазы, диагностируется рак шейки матки 4 стадия В. Она характеризуется самым неблагоприятным прогнозом.
Лечение не предполагает хирургическое вмешательство. Потому что смысла в нем нет. Используются такие методы терапевтического воздействия:
- Химиотерапия
- Дистанционное облучение
- Брахитерапия (введение радиоактивных гранул, поражающих ткани опухоли)
На стадии 4В брахитерапия обычно не используется.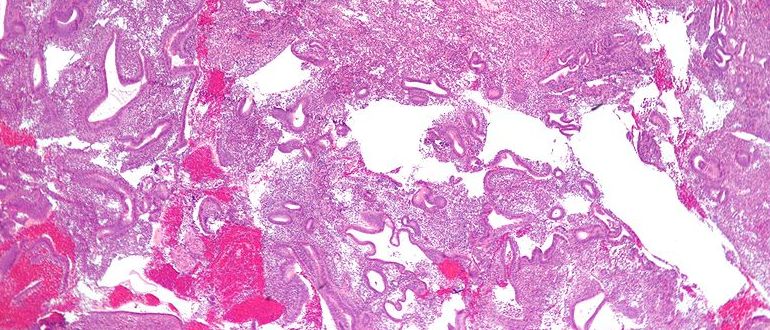 Показана лишь химиотерапия, таргетная терапия и облучение. Такая схема лечения позволяет замедлить рост опухоли и уменьшить симптомы. Пятилетняя выживаемость – 15%.
Показана лишь химиотерапия, таргетная терапия и облучение. Такая схема лечения позволяет замедлить рост опухоли и уменьшить симптомы. Пятилетняя выживаемость – 15%.
Куда дает метастазы рак шейки матки
Рак шейки матки дает метастазы регионарные и отдаленные. Регионарное метастазирование происходит при распространении опухолевых клеток в близрасположенные лимфатические узлы.
К ним относятся:
- Парацервикальные
- Параметриальные
- Внутренние, наружные и общие подвздошные
- Обтураторные
- Сакральные латеральные
- Пресакральные
Важно знать, куда идут метастазы рака шейки матки, чтобы правильно определить стадию патологического процесса. Ведь если метастазирование произошло в другие лимфоузлы, помимо перечисленных выше, такие очаги считаются отдаленными. В том числе дальними считаются метастазы при раке шейки матки в парааортальные узлы. При наличии отдаленных очагов метастазирования, независимо от размеров и расположения первичной опухоли, диагностируется 4 стадия рака шейки матки.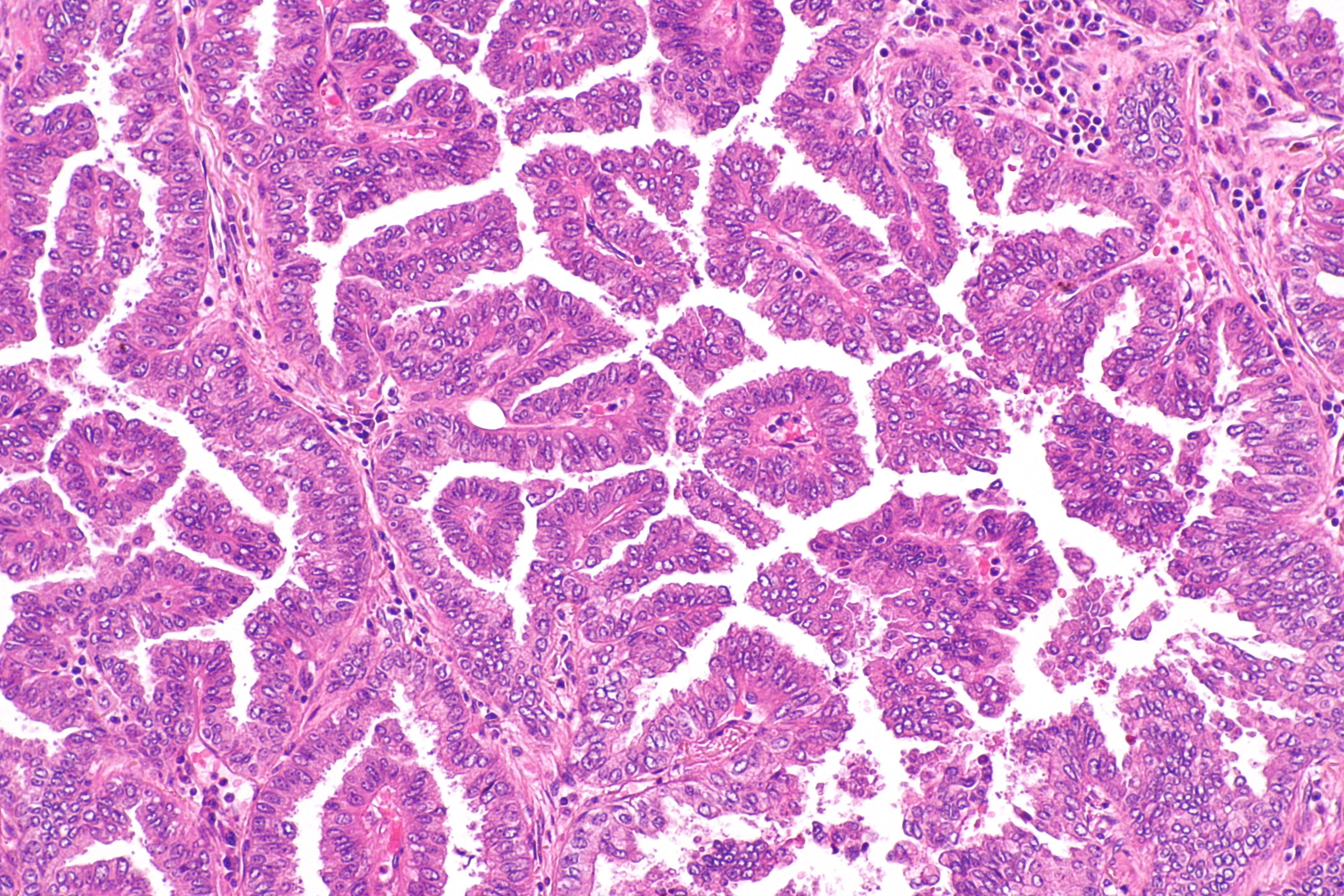
В этом случае дочерние опухоли могут быть обнаружены в:
- Отдаленных лимфоузлах
- Печени
- Головном мозге
- Костях
Есть и другие органы, куда метастазирует рак шейки матки. Но чаще всего дочерние опухоли наблюдаются именно в указанных анатомических структурах. Если обнаружены дальние метастазы рака шейки матки, хирургическое лечение проводить нецелесообразно. Показано лишь дистанционное облучение и химиотерапия. Такое лечение считается паллиативным. Оно мало влияет на продолжительность жизни, оказывая воздействие главным образом на её качество.
Лечение в Германии
Тысячи женщин с онкогинекологическими заболеваниями ежегодно проходят лечение в Германии. Они едут в эту страну, чтобы получить более качественную медицинскую помощь.
Пройти эффективное лечение рака шейки матки можно в Клинике Гелиос Берлин-Бух. Клиника Гелиос Берлин-Бух – медицинский центр максимального обеспечения, который является академической клиникой лучшего в Европе медицинского комплекса, Шарите. Отделение гинекологии под руководством профессора, доктора медицинских наук Михаэля Унтха предлагает женщинам расширенное обследование для выявления предраковых состояний и / или оценки стадии рака. По результатам обследования специалисты определяют оптимальную тактику лечения, включая все виды хирургических вмешательств и системную терапию. Ежегодно отделение принимает на лечение около 5 000 женщин, при этом более 3 000 из них проходят хирургическое лечение. Благодаря высоким показателям успешности лечения, квалификации врачей и отличной технической оснащенности, отделение сертифицировано Немецким онкологическим обществом как специализированный Центр гинекологической онкологии. Главный врач отделения является членом Рабочей группы по гинекологической онкологии и Берлинского онкологического общества.
Отделение гинекологии под руководством профессора, доктора медицинских наук Михаэля Унтха предлагает женщинам расширенное обследование для выявления предраковых состояний и / или оценки стадии рака. По результатам обследования специалисты определяют оптимальную тактику лечения, включая все виды хирургических вмешательств и системную терапию. Ежегодно отделение принимает на лечение около 5 000 женщин, при этом более 3 000 из них проходят хирургическое лечение. Благодаря высоким показателям успешности лечения, квалификации врачей и отличной технической оснащенности, отделение сертифицировано Немецким онкологическим обществом как специализированный Центр гинекологической онкологии. Главный врач отделения является членом Рабочей группы по гинекологической онкологии и Берлинского онкологического общества.
Вы тоже можете воспользоваться последними достижениями мировой медицины и пролечиться в одной из немецких клиник. Для этого вам достаточно оставить заявку на нашем сайте.
Всё остальное мы сделаем вместо вас:
- Подберем клинику, обладающую наилучшими показателями успешности лечения
- Договоримся с администрацией медицинского учреждения и уменьшим время ожидания начала терапии
- Переведем медицинскую документацию на немецкий язык
- Поможем оформить визу
- Забронируем для вас авиабилеты
- Предоставим переводчика в Германии
- Встретим вас в аэропорту и отвезем в клинику
- Поможем сэкономить до 70% от расходов на медицинский туризм
- Предоставим страховку, которая гарантирует, что изначальная стоимость терапевтической программы не изменится (если она увеличится, то все лишние расходы покроет страховая компания)
Компания Booking Health уже в течение многих лет занимает лидирующие позиции на рынке медицинского туризма.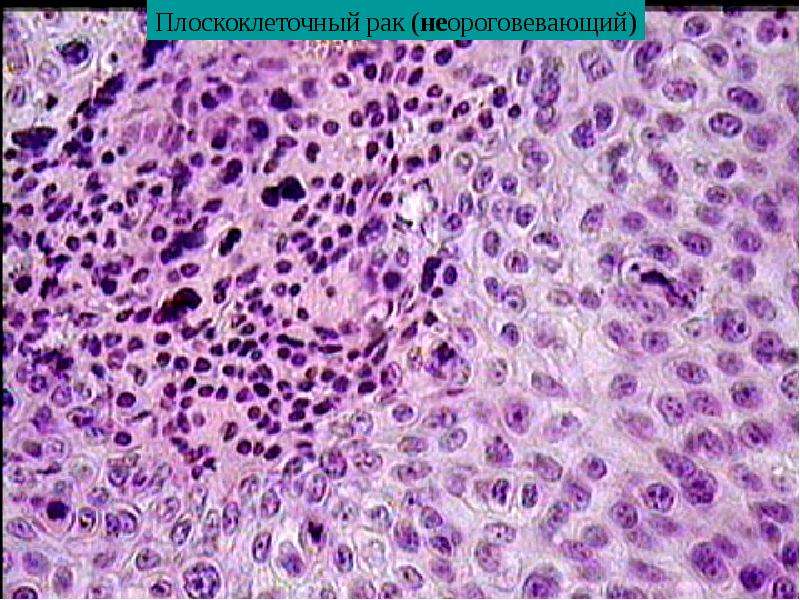 Благодаря слаженной работе наших специалистов, которые полностью организуют ваше лечение в Германии, вы сможете полностью сосредоточиться на восстановлении своего здоровья.
Благодаря слаженной работе наших специалистов, которые полностью организуют ваше лечение в Германии, вы сможете полностью сосредоточиться на восстановлении своего здоровья.
Выбирайте лечение за рубежом и Вы, несомненно, получите отличный результат!
Авторы: Доктор Надежда Иванисова, Доктор Сергей Пащенко
Читайте:
Почему Booking Health – Вопросы и ответы
Трансуретральная резекция как способ лечения аденомы предстательной железы
Лечение алопеции
Победа над раком! Германия — страна, дающая надежду!
Отправить запрос на лечение
Израильская клиника Меланома Юнит в Москве
Рак Uterine или рак матки является наиболее распространенным видом опухолей женских половых органов. Почти все новообразования берут свое начало в слизистой оболочке матки – эндометрии.
Как устроена матка
Матка — это полый орган грушевидной формы, в котором развивается эмбрион и вынашивается плод во время беременности.
Матка состоит из двух основных частей:
- Тело матки является верхней частью органа, состоящей из мышечного слоя, миометрия, и выстилающей его внутренней оболочки – эндометрия. В период менструации женщины эндометрий утолщается, готовясь принять оплодотворенную яйцеклетку. Если оплодотворения не происходит, наступает менструация.
- Шейка матки — нижний сегмент органа длиной 3-4 см, в центре которого расположен цервикальный канал. Один конец канала открывается в полость матки, а другой — во влагалище. В норме цервикальный канал сомкнут.
Статистика рака матки
Каждый год у 16 000 женщин в России диагностируется рак матки. Средний возраст для данной патологии составляет 62 года, однако число молодых женщин с этим диагнозом увеличивается.
Как правило, рак матки некоторое время развивается бессимптомно. Заподозрить новообразование можно по изменениям менструации и появлению кровотечения в менопаузу. При ранней диагностике рак матки о успешно поддается лечению.
Факторы риска развития рака матки
Рак шейки матки — мультифакториальное заболевание, в развитии которого имеют значение:
- Наследственная предрасположенность — при наличии в семье случаев рака матки рекомендуется пройти генетическое консультирование
- Ожирение – избыточный вес повышает риск развития рака матки в 2-4 раза. Это обусловлено тем, что избыток жировой ткани повышает уровень эстрогена
- Рацион питания с высоким содержанием жира
- Возраст — более 95% случаев рака матки встречается у женщин в период постменопаузы, то есть после 45-ти лет
- Тамоксифен — препарат для лечения рака молочной железы, которое может спровоцировать рост слизистой оболочки матки. Поэтому очень важно незамедлительно обратиться ко врачу, если пациентка принимает Тамоксифен и обнаружил у себя изменения менструального цикла или кровотечения после менопаузы.
- Заместительная терапия эстрогенами (ЭРТ) без прогестерона
- Заболевания яичников, такие, как синдром поликистозных яичников (СПКЯ).
- Атипичная гиперплазия эндометрия – предраковое состояние, которое без своевременного лечения может перерасти в опухоль матки
- Сахарный диабет
- Отсутствие в анамнезе беременности и рождения детей
- Первые месячные до 12 лет или поздняя постменопауза
- Рак груди или яичников
- Лучевая терапия области малого таза при лечении других видов рака
Как заподозрить рак матки?
Основным симптомом у женщин в менопаузу является вагинальное кровотечение, также рекомендуется обратить внимание на выделения с примесью слизи или крови.
У женщин репродуктивного возраста поводом для внеплановой консультации гинеколога должны послужить:
- межменструальные кровотечения
- изменения интенсивности менструальных кровотечений
- обильные выделения из влагалища
- боли или ощущение распирания в области таза
Виды рака матки
Рак матки может иметь следующие разновидности:
- Аденокарцинома
- Светлоклеточный рак матки
- Плоскоклеточный рак матки
- Серозный рак матки
- Железисто – плоскоклеточный рак матки
- Муциозный рак матки
- Недифференцированный рак матки
В большинстве случаев опухоль локализуется в области дна матки, реже — в нижней части матки.
Стадии заболевания
| Стадия | Описание |
| 0 | Протекает бессимптомно, поэтому диагностируется крайне редко, как правило, случайно. На этой стадии раковые клетки можно обнаружить только на поверхности эндометрия. |
| I | Процесс распространяется в толще эндометрия. |
| II | Новообразование увеличивается в размерах и распространяется на шейку матки. |
| III | Злокачественный процесс распространяется на близлежащие органы и/или лимфоузлы. |
| IV | Опухолью поражены кишечник и/или мочевой пузырь или присутствуют отдаленные метастазы в легких, костях скелета, печени. |
Как диагностировать рак матки?
Для постановки диагноза в клинике Меланома Юнит применяются современные методы исследования:
- Кольпоскопия
- УЗИ, в том числе лапараскопическое
- Диагностическая лапароскопия
- МРТ, КТ, ПЭТ/ПЭТ-КТ
- Цервикогистероскопия
- Гистерорезектоскопия
- Биопсия с последующим гистологическим исследованием
- Анализы крови на онкомаркеры
- Мазок из шейки матки для цитологического исследования
- Гормональный скрининг
- Онкогенетическое исследование для определения наличия мутаций в генах BRCA 1-2 и RAS
После взятия биоптата проводится гистологическое и/или иммуногистохимическое лабораторное исследование. Оно позволяет окончательно поставить диагноз, определить тип заболевания, степень злокачественности, глубину поражения, чтобы составить максимально эффективный план лечения.
В «Меланома Юнит» можно также обратиться для пересмотра результатов биопсии из другого медицинского центра.
С женщинами работают одни и те же специалисты – ведут амбулаторный прием и наблюдают за процессом и результатами стационарной терапии. Это позволяет оперативно реагировать на изменения, корректировать план терапии, менять методики и препараты, достигая максимальной эффективности.
В зависимости от репродуктивных планов пациентки может быть поставлен вопрос о возможности сохранения фертильности или заморозке яйцеклеток для дальнейшего ЭКО или суррогатного материнства.
Кто лечит рак матки?
Диагностикой и лечением рака матки занимаются онкогинекологи, то есть специалисты, имеющие необходимые знания и опыт сразу в двух специальностях — онкологии и гинекологии.
Персонализированное лечение
Для каждого пациента специалисты МеланомаЮнит составляют максимально щадящий и эффективный план лечения, используя все современные методы и возможности.
Малоинвазивные и лапароскопические операции
В отделении онкогинекологии выполняется лечение начальных стадий рака и предраковых состояний:
- резекция шейки матки, эффективная на начальных стадиях онкологии (IА, микроинвазивный рак) у молодых женщин, которые в будущем планируют родить ребенка;
- гистерорезектоскопическая абляция эндометрия – проводится при наличии атипической гиперплазии эндометрия, а также на фоне тяжелой сопутствующей болезни, при которой нельзя делать ни полостные, ни лапароскопические операции;
Лапароскопическая хирургия позволяет удалить злокачественные новообразования, при этом минимальной травматизации окружающих тканей, без больших наружных разрезов и тяжелой реабилитации. Такие вмешательства проводятся на любых стадиях заболевания.Консервативные методики — химио-, и иммуно-, лучевая, гормональная и таргетная терапия — могут дополнять хирургическое лечение или применяться самостоятельно. Комплексный подход позволяет провести лечение гинекологической онкологии с максимальной результативностью и свести к минимуму побочные эффекты, обеспечив в том числе грамотную премедикацию при химиотерапии.
В клинике «Меланома Юнит» применяются современные методики лечения рака тела матки, по нашему телефону в Москве вы можете узнать цены и задать дополнительные вопросы.
Почему МеланомаЮнит?
МеланомаЮнит — филиал израильского медицинского центра в Москве, основными приоритетами которого являются высочайшее качество и эффективность услуг, опытные специалисты высокой квалификации и максимальный комфорт для пациентов.
Для лечения рака матки МеланомаЮнит оснащена оборудованием от лучших производителей медицинской техники и сертифицированными препаратами. наши специалисты используют классические, проверенные временем технологии и инновационные методики, нацеленные на сохранение здоровья.
Наши специалисты постоянно повышают свою квалификацию, проходя обучение в России и зарубежом. Задача каждого врача МеланомаЮнит —достижение наилучшего результата для пациента.
причины, симптомы, виды новообразования, злокачественные, доброкачественные, стадии рака матки, дальнейшее развитие ситуации и прогноз полного выздоровления женщины
- Причины
- Симптомы
- Виды опухоли матки
- Стадии рака матки
- Лечение
- Дальнейшее развитие ситуации и прогноз
Опухоль матки — это новообразование, имеющее доброкачественный или злокачественный характер. Опухоль представляет собой разросшуюся ткань и локализованную в одном или нескольких местах. Неконтролируемое деление клеток в опухоль происходить под влиянием ряда факторов.
Причины
Опухоль матки может возникать по таким причинам, как гормональный дисбаланс, инфекции и воспалительные заболевания органов малого таза, различные травмы, перенесённые хирургические вмешательства. На развитие некоторых видов новообразований имеет влияние наследственная предрасположенность.
Причиной опухоли матки и придатков часто служит и совокупность неблагоприятных факторов воздействия на организм: негативную роль играют частые стрессы, общая усталость и слабость, хронические воспалительные процессы расположенных рядом органов (например, кишечника).
Причинами образования опухоли шейки матки являются воспалительные заболевания влагалища, дисбактериоз, дисбиоз. Во многих случаях нарушения могут возникать при изменении синтеза половых гормонов. Онкогенным риском обладают опухоли шейки матки, спровоцированные такой причиной, как присутствие в организме определённых типов вируса папилломы человека.
Для предупреждения появления опухолей рекомендуется регулярное посещение гинеколога. При отсутствии проблем наблюдаться у врача необходимо с периодичностью один раз в полгода.
Симптомы
У женщин в периоде образования менопаузы первыми симптомами, которые могут указывать на опухоль матки могут быть:
- Сбившейся менструальный цикл. Непосредственно до менопаузы выделения с кровью становятся реже и уменьшаются в объеме. Но при опухоли выделения могут снова участится и стать обильными.
У женщин после менопаузы, когда менструации не было уже более 2 месяцев, симптомами могут быть:
- Любые выделения с кровью и кровотечения.
У женщин всех возрастов на наличие опухоли матки могут указывать следующие симптомы:
- нерегулярные кровянистые выделения;
- запоры;
- быстрая утомляемость.
Могут тревожить следующие виды болей:
- в области поясницы;
- внизу живота;
- в промежности;
- при мочеиспускании;
- после полового акта.
Виды опухоли матки
Опухоли бывают доброкачественными и злокачественными. Доброкачественные опухоли могут развиваться годами, не причинять дискомфорт и опасность для жизни. Они легко поддаются лечению. Злокачественные образования (рак) быстро разрастаются и могут представлять серьезную угрозу для жизни. Лечение таких опухолей тем успешнее, чем раньше они были диагностированы.
Злокачественные опухоли
Классификация рака зависит от локализации опухоли в матке и типа раковых клеток:
- Плоскоклеточный рак — это опухоль, развивающаяся из эпителия цервикального канала и влагалищной части шейки матки. Самый часто встречающийся рак матки. Чаще всего им заболевают в возрасте 30-34 лет. Причиной возникновения опухоли этого вида является вирус. Его появлению способствуют: курение, раннее начало половой жизни, частая смена половых партнеров, иммунодефицитные состояния.
Плоскоклеточному раку могут предшествовать следующие предраковые состояния:- CIN I или дисплазия умеренной степени;
- CIN II или тяжелая дисплазия;
- CIN III или карцинома.
- Железисто-плоскоклеточный рак — образование очагов с плоскоклеточной дифференцировкой, тесно переплетенных с железистыми структурами. Внешне напоминает изъязвление образование. Встречается редко. Имеет низкую дифференцировку (клетки сильно отличаются от нормальных) из-за чего часто приобретает агрессивное течение.
- Железистый рак — опухоль затрагивающая железистые клетки маточной полости и цервикального канала. Встречается часто у пожилых женщин.
- Серозный рак — опухоль, представляющая собой переродившиеся клетки эпителиальной ткани. Отличается скрытым течением и часто обнаруживается при плановом гинекологическом обследовании.
- Аденокарцинома — распространенный вид рака, развивающийся из секреторного эпителия слизистой оболочки тела матки и растущая либо в полость матки (экзофитная форма), либо вглубь просвета органа (эндофитная форма). Бывает:
- высокодифференцированная;
- умереннодифференцированная;
- низкодифференцированная.
- Светлоклеточная аденокарцинома — многогранные клетки эпителия крупного размера, которые могут встречаться вместе с клетками несветлоклеточных аденокарцином. Встречаются редко.
- Недифференцированный рак — состояние опухоли, при котором невозможно определить точный тип раковых клеток. Опаснее других типов рака. Развивается быстрее и сложнее в лечении. Чем раньше выявлен, тем больше шансов на выздоровление.
Доброкачественные опухоли
Наиболее распространенные доброкачественные новообразования матки:
- Киста — это пузырь, наполненный жидким содержимым. Сам по себе пузырь не опасен и редко бывает большого размера, но может вызвать осложнения в виде псевдоэрозии на слизистой стенке матки или нагноение при разрыве. Во избежании осложнений кисту лучше удалить.
- Миома — клубок переплетающихся гладкомышечных волокон округлой формы, диаметром от нескольких миллиметров до нескольких сантиметров. Чаще встречается при позднем репродуктивном периоде и перед климаксом. Является самой распространенной опухолью у женщин. Представляет собой гормонально-зависимую опухоль. Возникает из-за неправильного деления одной гладкомышечной клетки. Лечится с помощью медицинских препаратов таких как
транексамовая кислота и антагонисты гонадотропин релизинг-гормона. Наиболее действенным является хирургическое удаление методами лапароскопии, гистероскопии и гистерэктомии. - Полип — опухоль, представляющая собой выросты из базального слоя эндометриоидных клеток. Представляет собой тело опухоли на ножке, с помощью которой оно крепится к внутренней стенке матки. Возникает на фоне слабого иммунитета и нарушении обмена веществ. Чаще образуется в возрасте после 30 лет.
Полипы эндометрия удаляются при гистероскопии, а их основание соскабливается кюреткой. Процедура проходит быстро под местной анестезией, после операции в течение 10 дней могут быть кровянистые выделения из полости матки.
Аденоматозных полипы являются предраковым состоянием, поэтому их лечение отличается от лечения обычных полипов. Женщинам старше 45 лет аденоматозных полипах назначают полное удаление матки. - Фиброма — опухоль, которая растет из мышечного слоя матки, в составе которой преобладают соединительные элементы. Является гормонозависимой опухолью. Разрастается из одной мутировавшей клетки. Бывает узловой и диффузной. Узловая фибромиома четко выражена и отличима от других образований, а границы диффузной фибромы размыты и она может сливаться с другими образованиями.
Стадии рака матки
- 0 стадия – злокачественное изменение эпителия матки без проникновения за базальную мембрану.
- 1 стадия – опухоль находится в пределах тела матки.
- 2 стадия – опухоль распространяется на шейку матки.
- 3 стадия – опухоль метастазирует в яичник, влагалище, тазовые или парааортальные лимфоузлы.
- 4 стадия – опухоль распространяется на слизистую толстого кишечника, мочевого пузыря, в отдаленные органы и лимфоузлы.
Лечение
Лечение рака матки заключается в точной диагностике этого заболевания, правильном определении типа опухоли и исходя из диагностических данный выбора метода лечения — терапии и операции.
Диагностика
Для выявления заболевания и определения типа опухоли могут быть выбраны следующие методы:
- Клиническая диагностика — опрос пациентки, гинекологический осмотр и сбор анамнеза.
- Ультразвуковое обследование органов малого таза (УЗИ) — метод исследования с помощью ультразвукового аппарата, который позволяет определить опухоль, изучить ее размеры и структуру, проверить состояние наружного, слизистого и мышечного слоя матки, оценить состояние кровотока и обнаружить очаги в других органах.
- Гистероскопия — визуальный осмотр матки и забор биологического материала из внутреннего слоя в тех местах, где есть подозрение на опухоль.
- Цитологический метод — изучения клеточного состава материала полученного, в результате мазков во время гинекологического исследования. По клеточному составу можно определить наличие воспалительного процесса, атипичных и раковых клеток в матке.
- Биопсия и иммуногистохимия — исследование материала матки, взятого с помощью кольпоскопа, под микроскопом и с помощью иммуногистохимического исследования для определения типа клеток опухоли.
- Гистологическое исследование — исследование материала, взятого из матки, под микроскопом. Изучается структура ткани, наличие клеток опухоли и их дифференцировка.
- Онкомаркер СА-125 — анализ крови, на наличие маркеров, косвенно указывающих на распространение опухолевого процесса в организме.
- Флуоресцентная диагностика — метод при котором в организм вводится фотосенсибилизирующие вещества, способные избирательно накапливаться в злокачественных клетках. После чего с помощью эндоскопического исследования матки выявляются места расположения опухолей. Метод позволяет опухоль менее 1 миллиметра.
После получения данных, собранных различными методами врач расшифровывает результаты, оценивает все в комплексе, ставит диагноз и назначает лечение.
Терапия
При определенных типах опухолей для лечения могут быть эффективны:
- Гормональная терапия — использование гормонов, например, прогестерона и других для подавления некоторых видов опухолей на ранних стадиях. Чаще используется для лечения женщин, которые в планируют беременеть в будущем. После гормональной терапии может наблюдаться увеличение веса и другие последствия.
- Химиотерапия — использование химических препаратов, разрушающих некоторых типов опухолей. Как правило, применяется после операции для разрушения оставшихся в теле раковых клеток. Терапия проводится внутривенно циклами. В качестве побочных эффектов может вызвать выпадение волос, нарушения в работе желудочно-кишечного тракта, снижение иммунитета.
- Лучевая терапия — используется для разрушения раковых клеток как отдельно так и совместно с другими видами терапии и хирургической операцией. Облучение опухоли может быть внешним или внутренним. Внешнее облучение делается на большом аппарате, который извне направляет лучи в место опухоли в матке. Внутреннее облучение осуществляется путем введения цилиндра с радиоактивным материалом во влагалище на небольшое время. Лучевая терапия может на некоторое время привести к нарушению менструации, сужения влагалища, жжению, сухости и раздражению.
Использование методов терапии зависит от типа опухоли, стадии развития, общего состояния здоровья пациента, его возраста и многих других факторов.
Операция
Основной метод лечения заболевания, посредством удаления опухоли:
- Обычной полостной операцией (лапаротомия). Для доступа к опухоли и ее удаления делается большой разрез на животе.
- Эндоскопической операцией. Опухоль удаляется с помощью эндоскопического аппарата, который вводится через несколько маленьких разрезов в передней брюшной стенке.
Способ операции выбирает хирург в зависимости от состояния пациентки.
Вы можете записаться на диагностику и лечение опухоли матки в нашу клинику Л-Мед, позвонив по телефону +7 (4872) 49-57-57 или через онлайн форму на сайте.
Дальнейшее развитие ситуации и прогноз
Прогноз по выздоровлению зависит от многих факторов, таких как возраста пациентки, типа опухоли, стадии рака, наличия метастазирования и других. У пациенток до 50 лет более благоприятный прогноз при гормонозависимом варианте рака и отсутствии метастазов. Хуже прогноз у женщин старше 70 лет с типом рака низкочувствительным к гормонам. Выявление и лечение рака на более ранней стадии дает лучший прогноз. Лечение рака эндометрия дает лучшее результаты, чем саркома. Удаление локализованной опухоли небольших размеров дает более благоприятный прогноз, чем большой опухоли, распространившейся на другие органы.
Все пациентки, у которых был обнаружен рак тела матки и которые проходили лечение, находятся под контролем онкогинеколога. Женщины, которые получили лечение рака тела матки с сохранением органа, возможно наступление беременности, после гормональной реабилитации и восстановления овуляторных циклов. У этих лиц ведение беременности требует особого внимания. У пациенток, перенесших операцию по полной ампутации матки может развиваться постгистерэктомический синдром.
Лечение железисто-плоскоклеточного рака желудка в Израиле с метастазами: клиники, центры, отзывы. Железисто-плоскоклеточный рак желудка Израиль 1,2,3,4 стадии: цены, стоимость, больницы.
Центр «ServiceMed»: получить бесплатную консультацию с врачом по вашему вопросу
Железисто-плоскоклеточный рак желудка – опухоль, сочетающая в себе элементы плоскоклеточного рака и аденокарциномы. Имеет свойство быстро давать метастазы, за счет чего, 4 стадия очень трудно поддается лечению. Чтобы не упустить важный момент, обратитесь к специалистам компании ServiceMed, и они за короткие сроки, подберут лучший онкологический центр для диагностики и лечения вашего заболевания. По отзывам клиентов ServiceMed, цены в этих клиниках полностью соответствуют высокому качеству их услуг.
Медицинская практика показывает, что лечение железисто-плоскоклеточного рака желудка в Израиле, наиболее успешно на 1 стадии. Однако он чаще всего встречается на 2 стадии или уже на 3 стадии развития, что значительно затрудняет процесс лечения. Во избежание подобных ситуаций, израильские больницы по оптимальной стоимости предлагают своим пациентам процедуру HIPEC. Узнать подробнее об инновационной методике HIPEC можно здесь.
Симптомы
- Ощущение «желудочного дискомфорта»;
- Снижение работоспособности;
- Общая слабость;
- Немотивированная апатия и депрессия;
- Беспричинное снижение веса;
- Анемия;
- При запущенных формах рака наблюдается значительное повышение температуры;
- Резкое снижение аппетита;
- Иногда присутствует тошнота и рвота;
- Ощущение тупых болей в области желудка.
Диагностика
- Эндоскопическое исследование;
- Магнитно-резонансная томография;
- Биопсия;
- ПЭТ – КТ;
- Диагностическая лапароскопия;
- Компьютерная томография.
Лечение
Израильские медики для лечения железисто-плоскоклеточного рака желудка применяют эндоскопические и мини-инвазивные технологии, дающие уникальную возможность — сократить хирургическое вмешательство, приблизить период госпитализации и ускорить реабилитационный процесс. При наличии метастазов, хирургический метод лечения онкологи часто подкрепляют лучевой терапией и химиотерапией вдобавок к которым, идет целевая (таргетная) терапия, которая увеличивает продолжительность жизни пациента.
С ServiceMed вам доступны ультрасовременные технологии в области диагностики и лечения!
Нейштадт Э.Л. «Дифференциальная диагностика опухолей шейки матки»
Нейштадт Э.Л.
«Дифференциальная диагностика опухолей шейки матки»
Содержание.
НОРМАЛЬНОЕ СТРОЕНИЕ И ГИСТОФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ ШЕЙКИ МАТКИ……………………….6
ЭПИТЕЛИЙ ЭКТОЦЕРВИКСА……………………………………………………………………………………………………………………………9
ЭПИТЕЛИЙ ЭНДОЦЕРВИКСА…………………………………………………………………………………………………………………………20
ЭПИТЕЛИЙ ЗОНЫ ТРАНСФОРМАЦИИ……………………………………………………………………………………………………………..30
ЦЕРВИКАЛЬНАЯ СТРОМА……………………………………………………………………………………………………………………………..41
ШЕЙКА МАТКИ ВО ВРЕМЯ БЕРЕМЕННОСТИ И ПРИ ЭКЗОГЕННОМ ПРИМЕНЕНИИ ПРЕПАРАТОВ, СОДЕРЖАЩИХ
ПРОГЕСТЕРОНЫ………………………………………………………………………………………………………………………………………….43
РУДИМЕНТАРНЫЕ И ГЕТЕРОТОПИЧЕСКИЕ ОБРАЗОВАНИЯ………………………………………………………………………50
ОСТАТКИ МЕЗОНЕФРАЛЬНОГО ПРОТОКА (ГАРТНЕРОВ ХОД)…………………………………………………………………………….50
ЭНДОМЕТРИОЗ…………………………………………………………………………………………………………………………………………..53
ЭНДОСАЛЬПИНГИОЗ……………………………………………………………………………………………………………………………………56
ЭНДОЦЕРВИКОЗ…………………………………………………………………………………………………………………………………………57
ГЕТЕРОТОПИЯ ГЛИИ……………………………………………………………………………………………………………………………………58
ГЕТЕРОТОПИЯ ХРЯЩА…………………………………………………………………………………………………………………………………59
ПЛОСКОКЛЕТОЧНАЯ ГЕТЕРОТОПИЯ……………………………………………………………………………………………………………..59
ВОСПАЛИТЕЛЬНЫЕ патологические ИЗМЕНЕНИЯ……………………………………………………………………………………63
НЕИНФЕКЦИОННЫЙ ЦЕРВИЦИТ……………………………………………………………………………………………………………………68
ИНФЕКЦИОННЫЙ ЦЕРВИЦИТ………………………………………………………………………………………………………………………..69
СПЕЦИФИЧЕСКИЕ ВОСПАЛИТЕЛЬНЫЕ ПРОЦЕССЫ………………………………………………………………………………………….70
СКРИНИНГ НА ВЫЯВЛЕНИЕ ПРЕДРАКА С ЦЕЛЬЮ ПРОФИЛАКТИКИ ИНВАЗИВНОЙ КАРЦИНОМЫ…………82
ИНТРАЭПИТЕЛИАЛЬНАЯ НЕОПЛАЗИЯ ШЕЙКИ МАТКИ…………………………………………………………………………….85
МИКРОСКОПИЧЕСКАЯ ХАРАКТЕРИСТИКА……………………………………………………………………………………………………….90
ЗЛОКАЧЕСТВЕННЫЕ ЭПИТЕЛИАЛЬНЫЕ ОПУХОЛИ………………………………………………………………………………..111
РАННЯЯ ИНВАЗИВНАЯ (МИКРОИНВАЗИВНАЯ) ПЛОСКОКЛЕТОЧНАЯ КАРЦИНОМА……………………………………………….118
ПЛОСКОКЛЕТОЧНАЯ ИНВАЗИВНАЯ КАРЦИНОМА……………………………………………………………………………………………130
Ороговевающая плоскоклеточная (высокодифференцированная) карцинома…………………………………………….132
Неороговевающая (умеренно дифференцированная) плоскоклеточная карцинома……………………………………..136
Базалоидная плоскоклеточная карцинома (низкодифференцированная, мелкоклеточная
неороговевающая)………………………………………………………………………………………………………………………………..137
Бородавчатая (веррукозная) карцинома………………………………………………………………………………………………….138
Шероховатая плоскоклеточная карцинома……………………………………………………………………………………………..141
Папиллярная плоскоклеточная карцинома………………………………………………………………………………………………141
Лимфоэпителиомоподобный тип……………………………………………………………………………………………………………142
Плоскоклеточно-переходноклеточный тип…………………………………………………………………………………………….143
МОРФОЛОГИЧЕСКИЕ ИЗМЕНЕНИЯ ПЛОСКОКЛЕТОЧНОГО РАКА В ПРОЦЕССЕ ЛУЧЕВОЙ И ХИМИОТЕРАПИИ………….144
АДЕНОКАРЦИНОМЫ…………………………………………………………………………………………………………………………………149
СЛИЗЕОБРАЗУЮЩАЯ АДЕНОКАРЦИНОМА…………………………………………………………………………………………………….153
Эндоцервикальный вариант…………………………………………………………………………………………………………………..153
Интестинальный вариант………………………………………………………………………………………………………………………156
Перстневидноклеточный вариант………………………………………………………………………………………………………….156
Минимально измененный вариант (злокачественная аденома)………………………………………………………………….157
Железисто-ворсинчатый вариант………………………………………………………………………………………………………….163
ЭНДОМЕТРИОИДНАЯ АДЕНОКАРЦИНОМА…………………………………………………………………………………………………….163
СВЕТЛОКЛЕТОЧНАЯ АДЕНОКАРЦИНОМА……………………………………………………………………………………………………..167
СЕРОЗНАЯ АДЕНОКАРЦИНОМА……………………………………………………………………………………………………………………170
МЕЗОНЕФРОИДНАЯ АДЕНОКАРЦИНОМА………………………………………………………………………………………………………171
РАННЯЯ ИНВАЗИВНАЯ (МИКРОИНВАЗИВНАЯ) АДЕНОКАРЦИНОМА……………………………………………………………………173
АДЕНОКАРЦИНОМА IN SITU (НЕИНВАЗИВНАЯ АДЕНОКАРЦИНОМА)………………………………………………………………….175
ДРУГИЕ ЗЛОКАЧЕСТВЕННЫЕ ЭПИТЕЛИАЛЬНЫЕ ОПУХОЛИ…………………………………………………………………..181
ЖЕЛЕЗИСТО-ПЛОСКОКЛЕТОЧНАЯ КАРЦИНОМА……………………………………………………………………………………………181
Стекловидноклеточный вариант……………………………………………………………………………………………………………185
Аденоидная кистозная карцинома…………………………………………………………………………………………………………..185
Аденоидная базальная карцинома…………………………………………………………………………………………………………..189
НЕЙРОЭНДОКРИННЫЕ ОПУХОЛИ……………………………………………………………………………………………………………196
КАРЦИНОИДНАЯ ОПУХОЛЬ…………………………………………………………………………………………………………………………197
АТИПИЧЕСКАЯ КАРЦИНОИДНАЯ ОПУХОЛЬ…………………………………………………………………………………………………..198
МЕЛКОКЛЕТОЧНАЯ КАРЦИНОМА…………………………………………………………………………………………………………………199
КРУПНОКЛЕТОЧНАЯ НЕЙРОЭНДОКРИННАЯ КАРЦИНОМА……………………………………………………………………………….200
НЕДИФФЕРЕНЦИРОВАННАЯ КАРЦИНОМА……………………………………………………………………………………………….204
КАРЦИНОМА ЦЕРВИКАЛЬНОЙ КУЛЬТИ…………………………………………………………………………………………………..205
ПЕРВИЧНО ДВОЙНАЯ КАРЦИНОМА…………………………………………………………………………………………………………207
ДОБРОКАЧЕСТВЕННЫЕ ПЛОСКОКЛЕТОЧНЫЕ ПАТОЛОГИЧЕСКИЕ ИЗМЕНЕНИЯ…………………………………..211
ОСТРОКОНЕЧНАЯ КОНДИЛОМА………………………………………………………………………………………………………………….211
ПЛОСКОКЛЕТОЧНАЯ ПАПИЛЛОМА………………………………………………………………………………………………………………214
ФИБРОЭПИТЕЛИАЛЬНЫЙ ПОЛИП (СТРОМАЛЬНЫЙ ПОЛИП, МЕЗОДЕРМАЛЬНЫЙ ПОЛИП, БОТРИОИДНАЯ
ПСЕВДОСАРКОМА)…………………………………………………………………………………………………………………………………….215
ДОБРОКАЧЕСТВЕННЫЕ ЖЕЛЕЗИСТЫЕ ПАТОЛОГИЧЕСКИЕ ИЗМЕНЕНИЯ………………………………………………219
МЮЛЛЕРОВА ПАПИЛЛОМА………………………………………………………………………………………………………………………….219
ЭНДОЦЕРВИКАЛЬНЫЙ ПОЛИП…………………………………………………………………………………………………………………….220
МЕЗЕНХИМАЛЬНЫЕ ОПУХОЛИ…………………………………………………………………………………………………………………226
ЗЛОКАЧЕСТВЕННЫЕ МЕЗЕНХИМАЛЬНЫЕ ОПУХОЛИ……………………………………………………………………………………….226
Лейомиосаркома…………………………………………………………………………………………………………………………………..227
Эндометриоидная стромальная саркома низкой степени злокачественности…………………………………………….229
Недифференцированная эндоцервикальная саркома………………………………………………………………………………..230
Ботриоидная саркома (эмбриональная рабдомиосаркома)……………………………………………………………………….231
Альвеолярная саркома мягких тканей……………………………………………………………………………………………………..235
Ангиосаркома……………………………………………………………………………………………………………………………………….235
Злокачественная периневрома……………………………………………………………………………………………………………….236
Другие злокачественные мезенхимальные опухоли…………………………………………………………………………………236
ДОБРОКАЧЕСТВЕННЫЕ МЕЗЕНХИМАЛЬНЫЕ ОПУХОЛИ И ОПУХОЛЕПОДОБНЫЕ ПРОЦЕССЫ……………………………….236
Лейомиома……………………………………………………………………………………………………………………………………………236
Генитальная рабдомиома………………………………………………………………………………………………………………………239
Гемангиома…………………………………………………………………………………………………………………………………………..241
Послеоперационный веретеноклеточный узел (воспалительная псевдоопухоль)………………………………………241
Другие мезенхимальные доброкачественные опухоли…………………………………………………………………………….242
ЭПИТЕЛИАЛЬНО-МЕЗЕНХИМАЛЬНЫЕ ОПУХОЛИ……………………………………………………………………………………244
КАРЦИНОСАРКОМА……………………………………………………………………………………………………………………………………245
АДЕНОСАРКОМА……………………………………………………………………………………………………………………………………….249
ОПУХОЛЬ ВИЛЬМСА…………………………………………………………………………………………………………………………………..253
АДЕНОФИБРОМА……………………………………………………………………………………………………………………………………….253
АДЕНОМИОМА…………………………………………………………………………………………………………………………………………..255
Эндоцервикальный тип…………………………………………………………………………………………………………………………256
Эндометриоидный тип………………………………………………………………………………………………………………………….257
Атипическая полиповидная аденомиома…………………………………………………………………………………………………258
МЕЛАНОЦИТАРНЫЕ ОПУХОЛИ………………………………………………………………………………………………………………..261
ЗЛОКАЧЕСТВЕННАЯ МЕЛАНОМА………………………………………………………………………………………………………………….261
ГОЛУБОЙ НЕВУС……………………………………………………………………………………………………………………………………….262
ОПУХОЛИ ИЗ КЛЕТОК ГЕРМИНОГЕННОГО РЯДА…………………………………………………………………………………….264
ОПУХОЛЬ ЖЕЛТОЧНОГО МЕШКА (ОПУХОЛЬ ЭНДОДЕРМАЛЬНОГО СИНУСА)…………………………………………………….244
ЛИМФОИДНЫЕ И ГЕМОПОЭТИЧЕСКИЕ ОПУХОЛИ…………………………………………………………………………………..270
ЗЛОКАЧЕСТВЕННАЯ ЛИМФОМА……………………………………………………………………………………………………………………270
ЛЕЙКОЗ (ГРАНУЛОЦИТАРНАЯ САРКОМА)……………………………………………………………………………………………………..270
ВТОРИЧНЫЕ ОПУХОЛИ…………………………………………………………………………………………………………………………….271
НЕКОТОРЫЕ ПРАВИЛА ИССЛЕДОВАНИЯ ОНКОЛОГИЧЕСКОГО БИОПСИЙНОГО И ОПЕРАЦИОННОГО МАТЕРИАЛА ШЕЙКИ МАТКИ…………………………………………………………………………………………………………………….275
Прямая кольпоскопическая биопсия…………………………………………………………………………………………………………..278
Ножевая биопсия………………………………………………………………………………………………………………………………………280
Петлевая электрохирургическая эксцизия………………………………………………………………………………………………….281
Диагностическое выскабливание цервикального канала……………………………………………………………………………..281
Коническая эксцизия…………………………………………………………………………………………………………………………………282
ПРИЛОЖЕНИЯ…………………………………………………………………………………………………………………………………………..293
ГИСТОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ ОПУХОЛЕЙ ШЕЙКИ МАТКИ (ВОЗ, 2003)………………………………………………..293
КЛАССИФИКАЦИЯ TNM (2002) И FIGO (2001)РАКА ШЕЙКИ МАТКИ…………………………………………………………………..296
ОСНОВНЫЕ ТРЕБОВАНИЯ К МОРФОЛОГИЧЕСКОМУ ИССЛЕДОВАНИЮ ОПУХОЛЕЙ ШЕЙКИ МАТКИ……………………….298
Макроскопическое исследование……………………………………………………………………………………………………………….298
Микроскопическое исследование……………………………………………………………………………………………………………….299
Железисто-плоскоклеточный рак желудка
Железисто-плоскоклеточный рак желудка – является злокачественной опухолью, которая соединяет в себе элементы плоскоклеточного рака и аденокарциномы. Заболевание считается агрессивным и ведет к раннему метастазированию. Поэтому вовремя проведенная диагностика поможет избежать патологических изменений в организме. К сожалению, не все люди сознательно относятся к собственному здоровью и вовремя обращаются за квалифицированной помощью это ведет к большой смертности пациентов на поздней стадии.
Почему возникает заболевание
Специалисты выделяют следующие факторы, которые приводят к появлению опухоли:
- Неправильное питание;
- Вредные привычки;
- Наличие хронического воспаления;
- Генетическая предрасположенность;
- Пожилой возраст;
- Взаимодействие с химическими веществами.
Как проявляется патология
Человек может заметить следующие проявления наличия патологии:
- Изжога;
- Боль в животе;
- Ощущение вздутия;
- Увеличение живота в объеме;
- Повышенная слабость;
- Снижение аппетита и веса;
- Общее недомогание;
- Кровотечение;
- Рвота.
Данные признаки не являются типичными для патологии. Только опытный врач сможет поставить верный диагноз и подобрать правильную схему терапии.
Как проводится диагностика
Для того, чтобы поставить верный диагноз, врач использует следующие методики:
- Осмотр;
- Анализ крови;
- УЗИ;
- МРТ;
- Биопсия;
- Углубленное гистологическое исследование.
На основе полученных данных врач составляет схему терапии с учетом общего состояния пациента, а также типа и характера заболевания.
Особенности лечения патологии в ведущей израильской клинике Tel Aviv Medical Clinic
Наши врачи обладают огромным практическим опытом и знаниями в области выявления и лечения рака желудка. Мы используем уникальные методики и оригинальные препараты. Наши сотрудники ежегодно проходят специальное обучение в ведущих европейских и американских заведениях. Мы стараемся создать максимально комфортные условия пребывания пациентов в стационаре.
Стоит отметить, что в отделении установлены тарифы как в государственных клиниках. Таким образом, вы получаете широкий спектр услуг по низкой цене. Наши сотрудники тесно взаимодействуют с благотворительными фондами и помогут собрать средства на лечение.
Наиболее эффективным методом избавления от патологии является проведение хирургического вмешательства. Наши врачи используют малотравматичные методы проведения операции. после этого врач предложит пациенту пройти курс химиотерапии для уничтожения патологических клеток.
Виды и сорта | Рак шейки матки
Существуют разные типы рака шейки матки. Самый распространенный тип — плоскоклеточный рак. Раковые клетки делятся на 3 класса.
Типы
Информация о типе рака, который у вас есть, поможет вашему врачу решить, какое лечение вам необходимо. Выделяют 2 основных типа рака шейки матки:
- плоскоклеточный рак
- аденокарцинома
Они названы в честь типа клетки, которая становится злокачественной.
Плоскоклеточный рак
Плоскоклеточные клетки — это плоские, похожие на кожу клетки, покрывающие внешнюю поверхность шейки матки (эктоцервикс).
От 70 до 80 из каждых 100 случаев рака шейки матки (от 70 до 80%) представляют собой плоскоклеточный рак.
Аденокарцинома
Аденокарцинома — это рак, который начинается в клетках железы, вырабатывающих слизь. В шейке матки есть железистые клетки, разбросанные по внутренней части прохода, идущего от шейки матки к матке (эндоцервикальный канал).
Аденокарцинома встречается реже, чем плоскоклеточный рак, но в последние годы стала более распространенной. Около 20 из 100 случаев рака шейки матки (20%) являются аденокарциномами.
Аденокарцинома лечится так же, как плоскоклеточный рак шейки матки.
Аденосквамозная карцинома
Аденосквамозный рак — это опухоль, в которой присутствуют как плоскоклеточные, так и железистые раковые клетки. Это редкий вид рака шейки матки. Примерно от 5 до 6 из 100 случаев рака шейки матки (от 5 до 6%) относятся к этому типу.
Аденосквамозный рак лечится так же, как плоскоклеточный рак шейки матки.
Мелкоклеточный рак
Мелкоклеточный рак шейки матки — очень редкий вид рака шейки матки. Примерно 3 из 100 женщин (3%), у которых диагностирован рак шейки матки, имеют этот тип.
Мелкоклеточный рак имеет тенденцию к быстрому росту и лечится иначе, чем более распространенные виды рака шейки матки.
Другие, более редкие виды рака
Очень редко другие виды рака могут возникать в шейке матки.Например, лимфомы и саркомы. Их лечат иначе, чем рак шейки матки.
классы
Степень рака показывает, насколько раковые клетки похожи на нормальные.
Оценка дает вашему врачу представление о том, как может вести себя рак и какое лечение вам нужно.
Классы раковых клеток от 1 до 3:
- степень 1 (низкая степень) больше всего похожа на нормальные клетки
- степень 2 немного похожа на нормальные клетки
- степень 3 (высокая степень) выглядят очень ненормально и не похожи на нормальные клетки
Плоскоклеточный рак | Типы рака легких | Beaumont
Что такое плоскоклеточный рак?
Плоскоклеточный рак легкого, также известный как эпидермоидная карцинома, представляет собой форму рака легких.Существует два типа рака легких: мелкоклеточный рак легкого (SCLC) и немелкоклеточный рак легкого (NSCLC). Плоскоклеточный рак — это разновидность немелкоклеточного рака. Это самая распространенная форма рака легких у мужчин, причем у мужчин она встречается чаще, чем у женщин. Обычно это вызвано курением табака.
Плоскоклеточная карцинома названа в честь плоскоклеточных клеток, которые представляют собой плоские и тонкие клетки, похожие на чешую рыб. Они находятся во многих частях вашего тела. Плоскоклеточная карцинома может возникнуть в любом месте, где есть плоскоклеточные клетки.
Эксперты признают четыре типа плоскоклеточного рака легкого:
- Папиллярный
- Мелкоклеточный
- Светлоклеточный
- Базалоид
Есть некоторые свидетельства того, что базалоидные и некоторые мелкоклеточные типы могут иметь худший прогноз, чем другие виды плоскоклеточного рака.
Чем плоскоклеточный рак отличается от других карцином легких?
Плоскоклеточный рак обычно начинается в бронхах (проходах, по которым воздух попадает в легкие) и растет медленнее, чем другие основные формы рака легких, включая аденокарциному и мелкоклеточный рак легкого.
- Аденокарцинома начинается вдоль внешних краев легких и под слизистой оболочкой бронхов в секреторных (железистых) клетках. Это самый распространенный тип рака легких у людей, которые никогда не курили.
- Мелкоклеточный рак легкого быстро растет и быстро распространяется на другие органы.
Факторы риска плоскоклеточного рака
Плоскоклеточный рак легкого тесно связан с курением табака в анамнезе. Это более тесно связано с курением табака, чем с другими формами рака легких.
К другим факторам риска рака легких относятся:
- Воздействие вторичного табачного дыма
- Курение марихуаны
- Повторяющееся воспаление легких в результате таких состояний, как пневмония или туберкулез
- Воздействие определенных химических веществ, таких как асбест, тальк, бензин или мышьяк
- Радон (природный газ, который нельзя увидеть, попробовать или обонять)
- Загрязнение воздуха
Каковы симптомы плоскоклеточного рака?
Симптомы плоскоклеточного рака аналогичны симптомам других форм рака легких.Рак легких поначалу обычно не вызывает симптомов. Симптомы обычно появляются после того, как рак распространился.
Симптомы могут варьироваться от человека к человеку. К наиболее частым симптомам рака легких относятся:
- Не проходящая боль в груди
- Одышка и свистящее дыхание
- Рецидивирующие легочные инфекции, такие как пневмония или бронхит
- Мокрота с кровью или ржавчиной (отхаркивающая слизь)
- Охриплость горла
- Отек шеи и лица
- Боль и слабость в плече, руке или кисти
- Необъяснимая лихорадка
Плоскоклеточный рак легкого также может вызывать симптомы, общие для других видов рака, например как:
- Усталость (сильная усталость)
- Отсутствие чувства голода
- Потеря веса
- Головная боль
- Боль во всем теле
- Сломанные или сломанные кости
Наличие любого из этих признаков или симптомов не обязательно означает, что у вас есть рак легких.Только врач может сказать наверняка.
Как врачи диагностируют плоскоклеточный рак?
Врачи могут диагностировать плоскоклеточный рак и другие виды рака легких несколькими способами. Выбор врачей будет зависеть от ваших факторов риска, симптомов и возраста.
Диагностические тесты
Если ваш врач считает, что у вас может быть какой-либо тип рака легких, он или она может назначить различные тесты, чтобы помочь диагностировать рак или исключить другие заболевания. Эти тесты могут включать:
- Рентген легких, который может показать опухоль
- КТ, который может показать поражения, которые не могут быть обнаружены на рентгеновском снимке
- Цитологическое исследование мокроты, которое проверяет слизь от кашля до узнать, есть ли раковые клетки
- Бронхоскопия, при которой ваш врач исследует ваши легкие с помощью трубки с подсветкой, которая проходит по горлу и в легкие
- Медиастиноскопия, при которой ваш врач может сделать разрез на шее и провести операцию и взять ткань образцы из лимфатических узлов
- Игольная биопсия, при которой ваш врач вводит иглу через грудную стенку в легкие для взятия образцов клеток
- Биопсия (образец ткани) лимфатических узлов или других областей, где мог распространиться рак
Ваш врач внимательно проанализирует результаты визуализации или образцы тканей, чтобы определить, есть ли у вас плоскоклеточный рак или другая форма рака легких.
У большинства людей с ранней стадией плоскоклеточного рака обычно нет симптомов, и раковые клетки не видны на рентгеновском снимке. Он имеет тенденцию распространяться за пределы грудной клетки медленнее (и позже), чем другие основные типы рака легких. Когда врачи исследуют биопсию, опухоли от плоскоклеточного рака могут варьироваться от хорошо дифференцированных до демонстрирующих только минимальные плоскоклеточные признаки.
Тесты для определения степени распространенности рака
После того, как врачи выяснят, какой у вас рак легких, ваш врач попытается выяснить, насколько продвинулся ваш рак (на какой стадии) и распространяется ли он за пределы ваших легких. .Стадии рака легких варьируются от 0 до IV, причем более низкие стадии указывают на рак, ограниченный легкими, а стадия IV указывает на то, что рак распространился на другие части тела. Знание стадии поможет вам и вашему врачу определиться с лечением.
Тесты для определения стадии рака включают:
- КТ
- МРТ
- Позитронно-эмиссионная томография (ПЭТ), которая представляет собой визуальный тест, который показывает, как ваши органы и ткани функционируют с использованием радиоактивного препарата
- Кость сканы
Как лечится плоскоклеточный рак?
Вы и ваш врач выберете план лечения рака легких в зависимости от типа вашего рака легких, стадии рака легких, а также вашего общего состояния здоровья и предпочтений.Вы можете получить один тип лечения или комбинацию нескольких видов лечения. Наиболее распространенными методами лечения рака легких являются хирургическое вмешательство, лучевая терапия и химиотерапия.
Хирургия
Вы и ваш врач можете решить, что операция вам подходит. Операция по поводу рака легких заключается в удалении рака из легкого.
Для лечения рака легких обычно используются три типа хирургических вмешательств. К ним относятся:
- Сегментэктомия или клиновидная резекция, при которой ваш врач удаляет небольшую часть легкого
- Лобэктомия, при которой ваш врач удаляет одну или две доли легкого
- Пневмонэктомию, при которой ваш врач удаляет все легкое
Лучевая терапия
Лучевая терапия направляет пучки высокоэнергетического излучения для уменьшения размеров раковых клеток и уничтожения опухолей.Его можно использовать в сочетании с хирургией или химиотерапией. Есть два типа лучевой терапии. Иногда используются оба типа.
Химиотерапия
Химиотерапия — это препараты, убивающие рак. Химиотерапевтические препараты не позволяют раковым клеткам расти и воспроизводиться. Ваш врач может использовать его отдельно или вместе с лучевой терапией или операцией.
Другие методы лечения рака легких
Иногда врачи предлагают другие методы лечения людям с раком легких.
- Фотодинамическая терапия (ФДТ), также известная как лазерная терапия, которая представляет собой тип лечения рака, нацеленного на раковые клетки
- Целевые методы лечения, такие как лекарства, которые блокируют кровеносные сосуды в новых опухолях, чтобы остановить их рост
Откройте для себя варианты лечения в Beaumont
Если врачи считают, что у вас может быть рак легких, вы можете доверить Beaumont в удовлетворении ваших потребностей в лечении. Врачи в Бомонте выявляют рак на ранней стадии чаще, чем в любой другой больнице Мичигана.Мы используем самые современные методы лечения и новейшие технологии, чтобы предлагать пациентам индивидуально ориентированный уход. Наша многопрофильная клиника рака легких в больнице Бомонт, Трой, предлагает вам высококвалифицированную и опытную команду онкологов.
В рамках многопрофильной программы Бомонта по лечению рака легких мы разрабатываем индивидуальный план лечения, основанный на вашей уникальной ситуации. Ваш врач будет тесно сотрудничать с вами, чтобы разработать для вас наиболее эффективный план лечения.
Контуры патологии — плоскоклеточный акантолитический рак
Кожная немеланоцитарная опухоль
Карцинома (неаднексальная)
Акантолитическая плоскоклеточная карцинома
Тема завершена: 1 ноября 2014 г.
Незначительные изменения: 15 октября 2020 г.
902Outlines.com, Inc.
Поиск в PubMed: Акантолитическая плоскоклеточная карцинома [название] кожа
Просмотры страниц в 2020 году: 5,349
Просмотры страниц в 2021 году на сегодняшний день: 1843
Цитируйте эту страницу: Транеш Г.А., Ку Х. Акантолитическая плоскоклеточная карцинома. Сайт PathologyOutlines.com. https://www.pathologyoutlines.com/topic/skintumornonmelanocyticadenoidscc.html. По состоянию на 19 апреля 2021 г.
Определение / общее
- Аденоидная плоскоклеточная карцинома (SCC) — это необычный гистопатологический вариант SCC, характеризующийся акантолизом опухолевых клеток, образованием псевдолюмина и появлением железистой дифференцировки (J Clin Pathol 2006; 59: 1206)
- Также называется псевдогландулярной, псевдоангиосаркоматозной или акантолитической плоскоклеточной карциномой.
- НЕ кажется более агрессивным, чем SCC (Dermatol Surg 2011; 37: 353)
- Из-за дефекта десмосомы, вызывающего отсутствие клеточной адгезии (акантолиз)
Участки
- Кожа, обычно подвергающаяся воздействию солнечных лучей, часто связана с актиническим кератозом с акантолизом
Общее количество образов
Образы, размещенные на других серверах:
Иссеченный экзофитный полиповидный нарост
Резецированная опухоль и нижняя челюсть
Микроскопическое (гистологическое) описание
- Инвазивный, тубулярный или псевдогландулярный паттерн полигональных клеток дермы со стеклянной эозинофильной цитоплазмой и очаговым образованием чешуйчатого перламутра
- Обычно соединяется с вышележащим эпидермисом (J Cutan Pathol 1989; 16: 114)
- Опухоли полости рта могут иметь псевдоваскулярную морфологию (J Clin Pathol 2006; 59: 1206)
Микроскопические (гистологические) изображения
Изображения, размещенные на других серверах:
Трубчатые конструкции
Псевдогландулярный узор
Клетки карциномы размножаются в пуповинах
Различные пятна
Цитокератин +, CD34-
Гиалуроновая кислота +
Описание электронной микроскопии
Изображения, размещенные на других серверах:
Поверхностные эпителиальные клетки с микроворсинками
Внутрицитоплазматических вакуолей нет
Вернуться наверх
Патология плоскоклеточного рака | DermNet NZ
Автор: д-р Николас Тернбулл, научный сотрудник дерматопатологии, Уорик, Великобритания; A / Проф. Патрик Эмануал, дерматопатолог, Окленд, Новая Зеландия.3 мая 2014.
Реклама
Рак кожи
Приложение для самостоятельного обследования кожи и раннего обнаружения . Подробнее.
Текст: Мийскин
Плоскоклеточный рак (ПКР) — распространенная форма кератиноцитарного рака кожи, обычно связанная с воздействием ультрафиолетового излучения солнечного света. Он часто возникает при солнечном / актиническом кератозе или внутри плоскоклеточного рака in situ.
Гистология SCC
Типичный SCC имеет гнезда плоских эпителиальных клеток, выходящих из эпидермиса и простирающихся в дерму (рисунок 1). Злокачественные клетки часто имеют большие размеры с обильной эозинофильной цитоплазмой и большим, часто везикулярным ядром. Присутствует переменное ороговение (кератиновый жемчуг и т. Д.) (Рисунок 2).
Плоскоклеточный рак — типичные признаки
Обычно SCC классифицируется как:
- Хорошо дифференцированный (рисунки 3, 4)
- Умеренно дифференцированный (рисунки 5, 6)
- Слабо дифференцированный (рисунки 7, 8)
Оценка SCC зависит от того, насколько легко распознать характеристики плоского эпителия (например,внутриклеточные мостики, ороговение), плеоморфизм и митотическая активность. Существуют значительные различия между наблюдателями в оценке SCC.
Плоскоклеточный рак — дифференцировка
SCC может проникать вдоль нервных оболочек, адвентиции кровеносных сосудов и лимфатических сосудов. Воспаление вокруг этих структур может быть признаком опухоли в этих областях. Опухолевые клетки могут вызывать десмопластический ответ стромы. Могут наблюдаться экстраопухолевые сосудистые инвазии и невральные инвазии (цифры 9, маленькие — стрелка указывает нерв; 10, большие).
Плоскоклеточный рак — невральная инвазия
Варианты SCC
| Шпиндельная ячейка SCC | |||
|---|---|---|---|
| Не редкость. Это происходит на участках, подверженных воздействию солнца, и имеет хороший прогноз. Реже ПКР веретенообразных клеток возникает после ионизирующего излучения, травм или иногда у пациентов с трансплантацией органов. У них прогноз хуже (рисунки 11,12). | Рисунок 11 | Рисунок 12 | |
| Прозрачная ячейка SCC | |||
| Светлые клетки, содержащие гликоген, видны в различных пропорциях этой опухоли.SCC с печаткой в виде кольца представляет собой вариант, демонстрирующий светлые клетки с гликогеном, сжимающим и смещающим ядро латерально (рисунки 13, 14). | Рисунок 13 | Фиг.14 | |
| Десмопласт SCC | |||
| Высокий риск местных рецидивов и метастазов. Гнезда и пряди окружены интенсивной десмопластической стромальной реакцией. Клеточный плеоморфизм и периневральная инвазия — частые признаки. По определению 1/3 опухоли должна быть десмопластической (рисунки 15, 16). | Рисунок 15 | Фиг.16 | |
| Веррукозная карцинома | |||
| Высокая частота рецидивов, но метастазы редки (за исключением аногенитальных поражений, которые могут быть связаны с ВПЧ). Экзоэндофитные поражения с выпуклым профилем и выступающими краями. Плеоморфизм и митотическая активность обычно минимальны и являются периферическими (рисунки 17, 18; 18 (B) демонстрируют эффект ВПЧ). | Рисунок 17 | Рисунок 18 | |
| Фолликулярный SCC | |||
| Часто встречается на голове и шее.Развиваются в верхней части волосяных фолликулов (рисунки 19, 20, 21). | Фиг.19 | Фиг.20 | Фиг.21 |
| Кератоакантомоподобный SCC | |||
| Некоторые считают кератоакантому (КА) частью спектра хорошо дифференцированных ПКР. Этот подтип несколько противоречив (рисунки 22, 23, 24). | Фиг.22 | Фиг.23 | Фиг.24 |
| Акантолитический SCC | |||
| Необычный вариант (2-4%).Центральный акантолиз, приводящий к впечатлению образования железы (рисунки 25, 26). | Рисунок 25 | Рисунок 26 | |
| Псевдоваскулярный SCC | |||
| Снова поражает мужчин на участках, подверженных воздействию солнечных лучей. Частота рецидивов и метастазов высока, как и смертность. Редко как первичный кожный ПКР (рис. 27). | Рисунок 27 | ||
| Аденосквамозная карцинома / мукоэпидермоидная карцинома кожи | |||
| ПКР кожи с железистой дифференцировкой встречается редко.Почти всегда поражаются голова и шея. Железистая дифференцировка может быть редкой (рисунки 28, 29). | Рисунок 28 | Фиг.29 | |
| Метапластический SCC (карциносаркома, карцинома с гетерологичной дифференцировкой) | |||
| Чрезвычайно редко. Это двухфазная опухоль со злокачественным эпителием (SCC, BCC или злокачественная опухоль придатков) и мезенхимальными компонентами (рисунки 30, 31). | Фиг.30 | Рисунок 31 | |
| Воспалительный SCC | |||
| Плотный лимфоцитарный инфильтрат стромы, окружающий плохо дифференцированные плоские гнезда.Этот SCC имеет высокий метастатический потенциал (рисунки 32, 33). | Рисунок 32 | Рисунок 33 | |
| Базалоид SCC | |||
| Обнаружен в ротоглотке и аногенитальной области. Высокая ассоциация с инфекцией ВПЧ в аногенитальных поражениях. Небольшие базалоидные клетки с высокой скоростью митоза (рисунки 34, 35) | Рисунок 34 | Фиг.35 | |
| Инфильтративный SCC | |||
| Маленькие гнезда и нити или отдельные клетки, инфильтрирующие дерму, которая является волокнистой и / или муцинозной (рис. 36). | Рисунок 36 | ||
| Пигментированный SCC | |||
| Меланин содержится в эпителиальных опухолевых клетках, а также в макрофагах и дендритных меланоцитах. Этот вариант следует отличать от плоскоклеточной опухоли, при которой могут возникать как плоскоклеточный рак, так и компоненты меланомы. | |||
| SCC псевдогиперпластический | |||
| Бородавчатое поражение полового члена.Связан со склеротическим лишаем. Хорошо дифференцированные ороговевшие гнезда плоских клеток с минимальной атипией, окруженные реактивной фиброзной стромой. | |||
Специальные окрашивания в SCC
Иммунопероксидазное окрашивание может быть полезным при SCC малодифференцированного и веретенообразного типа. EMA, MNF116, цитокератин5 / 6 и p63 экспрессируются в SCC.
Дифференциальный диагноз SCC
SCC обычно нетрудно распознать патологически.Определить, является ли поражение инвазивным или инвазивным, может быть сложнее, требуя проверки уровней в образце. Доброкачественные изменения эпителия, наблюдаемые в контексте изъязвления, застойных изменений или инфекции, могут имитировать SCC, в том числе:
- Реактивная атипия
- Псевдоэпителиоматозная гиперплазия
- Эккринно-плоскоклеточная сирингометаплазия
- Вирусные изменения
Другие опухоли могут напоминать SCC, например, кератоакантому.
Дифференциальная диагностика вариантов SCC может быть обширной.
- Светлоклеточный ПКР может напоминать сальную карциному, баллонно-клеточную меланому и т. Д.
- Акантолитический SCC может напоминать ангиосаркому или аденокарциному. Признаки того, что эти варианты — SCC, часто обнаруживаются в других частях поражения.
- SCC веретенообразных клеток часто требует проведения иммуногистохимии для отличия от дифференциальных диагнозов, включая лейомиосаркому, ангиосаркому, меланому, недифференцированную саркому, атипичную фиброксантому, узловой фасциит, саркому Капоши, протруберную дерматофибросаркому.
Список литературы
- Уидон Д. Кожная патология, третье издание. Elseiver Ltd. 2010; Плоскоклеточный рак с.691-700
- Calonje E, Brenn T, Lazar A, McKee PH. Патология кожи Макки с клиническими корреляциями (4-е издание), стр. 1115–1140. Китай: Elsevier Saunders, 2011.
.
В DermNet NZ
Книги о кожных заболеваниях
См. Книжный магазин DermNet NZ.
Реклама
Рак кожи
Приложение для самостоятельного обследования кожи и раннего обнаружения . Подробнее.
Текст: Мийскин
Очерки патологии — Псевдогландулярная карцинома
Пенис и мошонка
Плоскоклеточный рак и его варианты
Псевдогландулярная карцинома
Тема завершена: 1 апреля 2010 г.
Незначительные изменения: 8 апреля 2021 г.
Copyright : Pathology Inc.
Поиск в PubMed : Псевдогландулярная карцинома полового члена
Просмотры страниц в 2020 году: 718
Просмотры страниц в 2021 году по настоящее время: 253
Цитируйте эту страницу: Chaux A, Cubilla AL.Псевдогландулярная карцинома. Сайт PathologyOutlines.com. https://www.pathologyoutlines.com/topic/penscrotumsccpseudoglandular.html. По состоянию на 19 апреля 2021 г.
Определение / общее
- Необычный и агрессивный вариант рака полового члена с псевдогландами, часто заполненными аморфным материалом
Терминология
- Также называется аденоидной или акантолитической карциномой
Участки
- Головка, венечная борозда и внутренняя крайняя плоть обычно поражаются
Клинические особенности
- Более высокая частота метастазов и смертей, связанных с раком, по сравнению с обычным SCC
Описание брутто
- Большие неправильные бело-серые язвенные или экзофитные образования
- Частые инвазии в глубокие эректильные ткани
- Средний размер 4.6 см
Микроскопическое (гистологическое) описание
- Отличительным признаком является псевдогланд: открытое пространство, выстланное атипичными, кубическими или цилиндрическими одно- или мультистратифицированными клетками.
- Псевдогланды, часто заполненные аморфным материалом, содержащим мусор, кератин и слущенные клетки
- Внутрипросветные нейтрофильные микроабсцессы не редкость.
- Частое наличие внутрицитоплазматических прозрачных вакуолей, иногда с расположением воротничка
- Пестрая форма опухоли с твердыми участками, смешанными с псевдогландулярными пространствами
- Частые сосудистые и периневральные инвазии
Микроскопические (гистологические) изображения
Предоставлено Alcides Chaux, M.Д. и Антонио Кубилья, доктор медицины
Имитация железистого просвета
Неровные опухолевые гнезда
Пенис:
псевдогландулярная
карцинома
Образы, размещенные на других серверах:
Конъюнктива:
Акантолиз плоских неопластических клеток
Голова и шея:
Псевдолюмин присутствует, но нет настоящих желез
Кожа:
Разные изображения
Вернуться наверх
Плоскоклеточные клетки и их связь с риском ВПЧ
Плоские клетки — это тип плоских эпителиальных клеток, которые встречаются по всему телу, в том числе во рту, на губах и шейке матки.Они также видны в средних слоях кожи. Плоскоклеточный рак — это тип рака, который поражает плоскоклеточные слои эпителия. Это самый распространенный рак ротовой полости. а также часто встречается в шейке матки и коже.
ВОИЗИН / ФАНИ / Getty Images
Плоскоклеточные клетки часто участвуют в аномальных мазках Папаниколау, например, при диагностике ASCUS ( A типичный S quamous C ell U n, определенный S игнорирование), что указывает на наличие необычных клеток. которые не являются явно доброкачественными или плохими.
Потенциально предраковые, аномальные результаты мазка Папаниколау иногда диагностируются как плоскоклеточные интраэпителиальных поражений. Это очень специфический диагноз аномального мазка Папаниколау.
Когда вы получаете этот диагноз, это означает, что плоскоклеточные клетки, обнаруженные в шейке матки, приобрели ненормальную морфологию или форму, но не обязательно злокачественные. Фактически, плоские интраэпителиальные поражения низкой степени злокачественности (LSIL) часто заживают сами собой без вмешательства.
Эти поражения также иногда называют дисплазиями шейки матки или цервикальной интраэпителиальной неоплазией (CIN). Плоскоклеточные эпителиальные поражения высокой степени (HSIL) с большей вероятностью станут раком шейки матки, чем LSIL.Однако они также могут регрессировать.
Есть несколько других диагнозов по мазку Папаниколау. К ним относятся ASC-H, атипичные плоскоклеточные клетки, которые не могут исключить HSIL. Как и в случае с ASCUS, значение ASC-H неясно. Однако клетки с диагнозом ASC-H с большей вероятностью будут проблематичными, чем клетки с диагнозом ASCUS.
Существует также диагностика атипичных железистых клеток (AGC) по мазку Папаниколау. Этот диагноз относится к изменениям железистых клеток шейки матки, которые не являются частью плоского эпителия.Изменения железистых клеток обычно требуют более интенсивного лечения, чем изменения плоскоклеточных клеток.
Плоскоклеточные клетки, рак шейки матки и ВПЧ
Большинство случаев рака шейки матки и предраковых заболеваний вызываются инфекциями, вызванными вирусом папилломы человека (ВПЧ). ВПЧ поражает и трансформирует плоскоклеточные клетки шейки матки. Он также может инфицировать и трансформировать клетки других тканей организма.
Руководство по скринингу на рак шейки матки 2020 года Американского онкологического общества (ACS) рекомендует людям с шейкой матки проходить первичное тестирование на ВПЧ, а не Пап-тест каждые пять лет, начиная с 25 лет и до 65 лет.Если нет доступа к первичному тестированию на ВПЧ, считается приемлемым более частое проведение мазка Папаниколау (каждые три года).
В зависимости от обстоятельств, со временем здоровые клетки могут заменить эти трансформированные клетки, или они могут продолжать ненормально расти и стать злокачественными.
Большинство инфекций шейки матки ВПЧ не приводят к раку шейки матки. Организм часто способен самостоятельно избавиться от этих инфекций.
Другой плоскоклеточный рак и ВПЧ
Инфекция ВПЧ также связана с плоскоклеточным раком в других местах.Они включают рак головы и шеи, вульвы, полового члена и заднего прохода. Фактически, по оценкам некоторых ученых, четыре из пяти случаев рака вызваны ВПЧ.
К счастью, было обнаружено, что рак, связанный с ВПЧ, лучше поддается лечению, чем другие виды плоскоклеточного рака, по крайней мере, в области головы и шеи.
Как люди заболевают раком, связанным с ВПЧ? На всех упомянутых выше сайтах передача ВПЧ считается половым путем. Оральный, анальный и вагинальный секс могут передавать ВПЧ, но передача не требует полового акта.Возможна передача ВПЧ от кожи к коже.
Слово Verywell
Понятно, что аномальные результаты мазка Папаниколау могут расстраивать. Однако помните, что многие изменения шейки матки проходят сами по себе. Это верно не только для мазков ASCUS. Многие предраковые поражения также проходят сами по себе в течение года или двух.
Поэтому, если у вас ненормальный результат мазка Папаниколау, не поддавайтесь панике! Вместо этого поговорите со своим врачом о шагах, которые вы хотите предпринять в будущем.Ваш врач может посоветовать лечение. Однако они могут также занять выжидательную позицию.
Крупное исследование показало, что женщины, которым был проведен контрольный мазок Папаниколау через шесть месяцев после аномального мазка низкой степени злокачественности, справляются так же хорошо, как и те, кто прошел кольпоскопию и биопсию. Это более инвазивные формы тестирования и лечения.
Риск заражения ВПЧ также можно снизить путем вакцинации. Церварикс и Гардасил — две вакцины, которые, как было показано, снижают риск заражения ВПЧ.Однако они наиболее эффективны, когда их дают до того, как молодые люди станут сексуально активными.
Если вы молодой человек или являетесь родителем молодого взрослого, поговорите со своим врачом о том, подходит ли вам вакцина против ВПЧ. Вакцина против ВПЧ в настоящее время рекомендуется в качестве плановой вакцинации для молодых мужчин и женщин в возрасте от 11 до 12 лет. В зависимости от обстоятельств от нее можно отказаться до 27 лет.
Центры США по контролю и профилактике заболеваний и ACS рекомендуют начинать вакцинацию против ВПЧ в возрасте от 11 до 12 и от 9 до 12 лет соответственно.Хотя вакцина одобрена для людей от 9 до 45 лет, она наиболее эффективна при раннем введении. Люди старше 26 лет обычно не получают пользы от вакцины, поскольку к этому моменту они, вероятно, уже инфицированы ВПЧ. ACS не рекомендует вакцинацию против ВПЧ большинству людей старше 27 лет из-за низкой эффективности и нехватки вакцины.
Железистые или секретирующие слизь компоненты при плоскоклеточной карциноме пищевода
- Х. Кувано
- Х. Мацуда
- Ю.Кога
- Х. Мацуока
- Й. Окудайра
- К. Сугимачи
Abstract
Самым распространенным гистологическим типом рака пищевода является плоскоклеточный рак, а первичная аденокарцинома пищевода встречается редко. Turnbull et al. [1] рассмотрели 1918 случаев первичных злокачественных опухолей пищевода и обнаружили 45 случаев аденокарциномы, один — мукоэпидермоидной карциномы и пять эпидермоидных карцином с железистыми особенностями. Считается, что первичная аденокарцинома пищевода чаще всего возникает в пищеводно-желудочном переходе, включая пищевод Барретта, или на эктопической слизистой оболочке желудка.Однако поражения также возникают в подслизистой оболочке пищевода и имеют гистологический паттерн, напоминающий то, что наблюдается при аденоидно-кистозной или мукоэпидермоидной опухоли происхождения слюнных желез [2]. Белл-Томпсон и др. [2] предположили, что эти опухоли возникли из протоков пищеводных желез, поскольку субэпителиальные опухоли были покрыты доброкачественным плоским эпителием.
Ключевые слова
Плоскоклеточная карцинома Карцинома пищевода Аденоидная кистозная карцинома Мукоэпидермоидная карцинома Первичная злокачественная опухоль
Эти ключевые слова были добавлены машиной, а не авторами.Это экспериментальный процесс, и ключевые слова могут обновляться по мере улучшения алгоритма обучения.
Это предварительный просмотр содержимого подписки,
войдите в
, чтобы проверить доступ.
Предварительный просмотр
Невозможно отобразить предварительный просмотр. Скачать превью PDF.
Ссылки
1.
Turnbull AD, Rosen P, Goodner JT, Beattie E (1973) Первичные злокачественные опухоли пищевода, отличные от типичной эпидермоидной карциномы. Ann Thorac Surg 15: 463–473
PubMedCrossRefGoogle Scholar
2.
Bell-Thompson J, Haggitt RC, Ellis FH Jr (1980) Мукоэпидермоидная и аденоидно-кистозная карцинома пищевода. J Thorac Cardiovasc Surg 79: 438–446
Google Scholar
3.
Эпштейн JI, Sears DL, Tucker RS, Eagan JW Jr (1984) Карцинома пищевода с аденоидно-кистозной дифференцировкой. Cancer 53: 1131–1136
PubMedCrossRefGoogle Scholar
Информация об авторских правах
© Springer-Verlag 1988
Авторы и аффилированные лица
- H.Кувано
- Х. Мацуда
- Я. Кога
- Х. Мацуока
- Й. Окудайра
- К. Сугимачи
- Опубликовано Рубрики Разное
