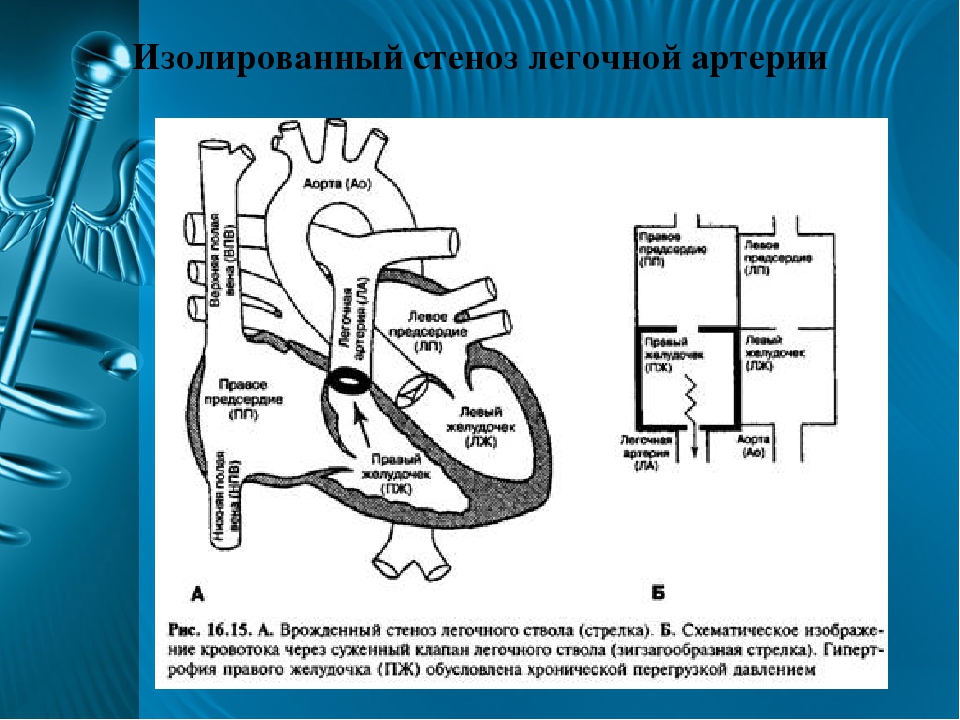
Классификация пороков сердца
Пороками сердца называют врождённые или приобретённые патологии клапанов сердца, стенок или перегородок миокарда, а также отходящих от сердечной мышцы крупных сосудов, в результате чего нарушается нормальный ток крови в миокарде и развивается недостаточность кровообращения.
Классификация пороков сердца
На сегодня существует довольно много классификаций пороков сердца.
По этиологии возникновения различают:
— Врождённые пороки, которые развиваются в в следствии патологии внутриутробного развития в результате внешних или внутренних причин. К внешним причинам относят экологические, лекарственные, химические, вирусные и так далее. К внутренним причинам относятся различные отклонения в организме родителей. Например наследственный фон, гормональный дисбаланс у женщины в период беременности и прочие.
— Приобретённые пороки возникают в любом возрасте, то есть после рождения, в следствии травм сердца или каких-то заболеваний. Наиболее частой причиной развития приобретённых пороков становится ревматизм. Также пороки сердца могут развиваться в следствии атеросклероза, травм миокарда, ИБС, сифилиса и других заболеваний.
Наиболее частой причиной развития приобретённых пороков становится ревматизм. Также пороки сердца могут развиваться в следствии атеросклероза, травм миокарда, ИБС, сифилиса и других заболеваний.
По локализации различают:
- Порок митрального клапана — изменения в митральном клапане (его ещё называют двухстворчатым), которым находится между левым желудочком и левым предсердием.
- Порок аортального клапана — патология в аортальном клапане, который находится в преддверии аорты.
- Порок трикуспидального клапана — нарушение трикуспидального (трёхстворчатого) клапана. Иногда так и называют «порок трёхстворчатого клапана», но это не совсем корректное название, так как в сердце есть ещё одни трёхстворчатый клапан — аортальный. Трикуспидальный клапан регулирует поток крови из правого предсердия в правый желудочек.
- Порок лёгочного клапана — это патология лёгочного клапана, который находится в преддверии лёгочного ствола (артерии).

- Незакрытый артериальный проток (овального отверстия) — это врождённая патология, когда не срастается артериальный проток новорожденных. Довольно часто в первый год жизни девочки (данный вид порока обычно встречается у девочек), проток сам срастается и соответственно порок проходит.
Дефект предсердной перегородки — патологические нарушения перегородки между левым и правым предсердиями. Дефекты предсердной перегородки могут возникать в трёх местах:
- верхней — sinus venosus,
- средней — ostium secundum
- и нижней части — ostium primum.
Дефект межжелудочковой перегородки — нарушения перегородки между левым и правым желудочками. Также может появляться в трёх отделах перегородки:
- верхней — мембранозный,
- средней — мышечный
- и нижней части — трабекулярный дефект.
Транспозиция магистральных артерий (сосудов) — критический врождённый порок сердца, который характеризуется желудочково-артериальным дискордантным и предсердно-желудочковым конкордантным соединениям.
Декстрокардия — неправильное расположение сердца, то есть большая его часть находится в правой части грудной клетки полностью симметрично нормальному. При этом происходит «обратное» расположение исходящих и входящих сосудов.
Также встречаются комбинированные пороки. Наиболее частые из них это:
- Тетрада Фалло — сочетание стеноза легочной артерии, дефекта межжелудочковой перегородки и декстрапозиция аорты. При таком пороке со временем развивается гипертрофия правого желудочка.
- Триада Фалло — сочетание стеноза легочного ствола, гипертрофии правого желудочка и дефекта межжелудочковой перегородки.
- Пентада Фалло — сочетание дефекта межпредсердной перегородки и тетрады Фалло.
- Аномалия Эбштейна — очень редкий врождённый порок, характеризующийся недостаточностью трикуспидального клапана в результате того, что атриовентрикулярного клапана вместо того, чтобы исходить из предсердно-желудочкового кольца, исходит сразу из стенок правого желудочка, что приводит к уменьшению внутреннего объёма правого желудочка и незаращением овального отверстия.

По анатомическим изменениям различают:
- Стеноз — сужение отверстия сосудов или клапанов и как следствие препятствие нормальному току крови.
- Атрезия — отсутствие или сужение сосуда, полости или отверстия, ведущее к затруднению или нарушению нормального тока крови.
- Коарктация — то же что и стеноз.
- Недостаточность или дефекты — недостаточно развитый клапан, стенки или сосуды сердца.
Различают два основных вила:
1. дефекты обструкции — это когда клапаны, вены или артерии атрезированы или стенозированы
2. и дефекты перегородки, отделяющей правую часть миокарда от левой.
Гипоплазия — недоразвитость, обычно какой-то одной части миокарда, например левой или правой. В результате вторая часть (сторона) миокарда выполняет двойную нагрузку.
Сочетание патологий, когда сочетаются два или более анатомических вышеперечисленных изменений. Например стеноз-дефект.
Например стеноз-дефект.
Комбинация — это когда сочетаются несколько пороков с разной локализацией, например митрально-аортальный и так далее.
В соответствии с гемодинамикой различают:
I степени — незначительные изменения.
II степени — умеренные изменения.
III степени — резкие изменения.
IV степени — терминальные изменения.
Также по гемодинамике различают:
Белые пороки, когда нет смешения венозной и артериальной крови, то есть с лево-правым направлением сброса. Среди белых пороков различают четыре вида:
- При обогащении лёгочном (малом) круге кровообращения. Например при открытом овальном отверстии, дефект межжелудочковой перегородки и так далее.
- При обеднении лёгочного кровообращения. Например пульмональный изолированный стеноз.
- С обогащением телесного (большого) круга кровообращения. Например аортальный изолированный стеноз.

- Без значительного нарушения гемодинамики. Например диспозиция сердца.
Синие пороки сердца — это когда происходит заброс венозной крови в артериальную при нарушении право-левого тока. Синие пороки разделяют на два вида:
С обогащением лёгочного круга. Например при комплекс Эйзенменгера или абсолютной транспозиция магистральных сосудов.
С обеднением лёгочного круга. Например аномалия Эбштейна или тетрада Фалло.
Диагностика
Для диагностики используют по показаниям:
- ЭКГ,
- УЗИ сердца и Допплер-эхо-КГ,
- рентгенография сердца и контрастная рентгенография сердца.
Симптомы и лечение
Симптомы каждого отдельного порока различные, как и лечение, которое может быть как консервативным, так и хирургическим (экстренное оперативное вмешательство или плановая операция). При чём терапевтическое лечение является вспомогательным-симптоматическим и только оперативная терапия считается в большей степени радикальной.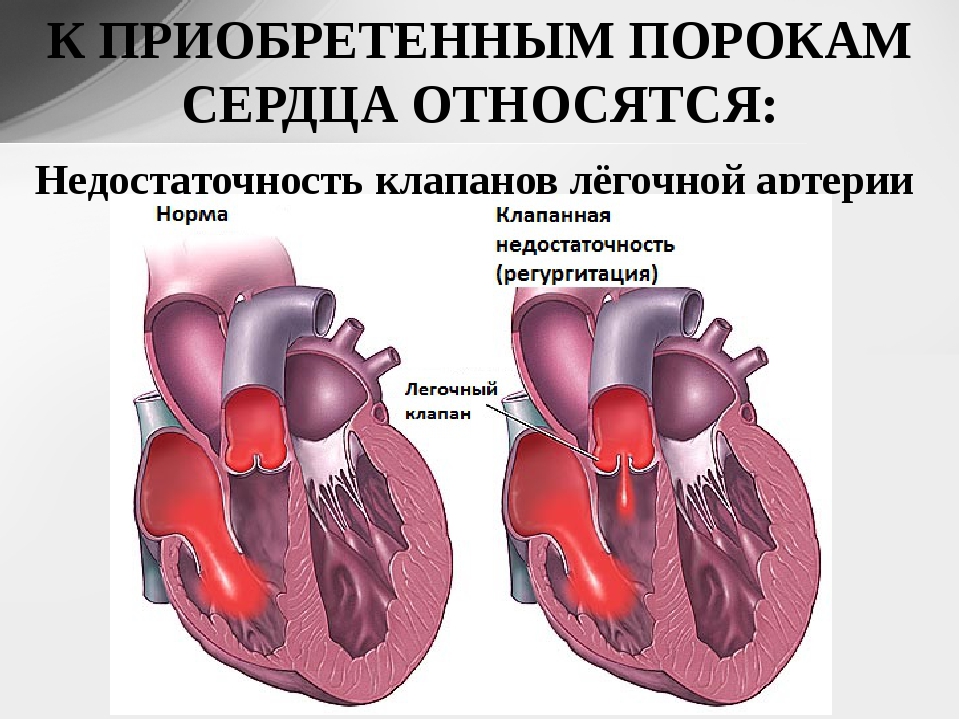
Прогноз
Прогноз лечения зависит от многих факторов и рассматривается при каждом пороке отдельно. Но в любом случае, главным фактором положительного прогноза является раннее обращение и назначение радикального адекватного лечения.
Консультация кардиолога
Другие статьи по кардиологии:
- Недостаточность митрального клапана — классификация и причины
- Пролапс митрального клапана
- Митральный стеноз
- Внутрижелудочковые блокады
- Холтеровское мониторирование ЭКГ: общие сведения
- Синдромы предвозбуждения желудочков
- Экстрасистолия: причины, классификация, диагностика, лечение, прогноз
- Тахикардия: виды, причины, симптомы, диагностика, лечение
- Брадикардия: описание, симптомы, диагнотика, лечение
- Трепетание предсердий
- Мерцательная аритмия
- Диагностика и лечение сердечной недостаточности
- Сердечная недостаточность классификация и клинические проявления
- Сердечная недостаточность: причины, патогенез, общее описание
- Профилактика стенокардии
- Вариантная стенокардия
- Стенокардия покоя
- Лечение стенокардии
- Диагностика стенокардии
- Стенокардия напряжения или стабильная стенокардия.
 Симптомы
Симптомы - Осторожно! Высокое давление
- Ишемическая болезнь сердца (ИБС)
- Миокардиты (острые и хронические)
- Острый инфаркт миокарда
- Холтеровское мониторирование АД и ЭКГ: показания к применению и технология использования
- Стенокардия. Общие сведения
- Нарушение ритма сердца — общее описание и причины
- Как проходит холтеровское мониторирование АД
- Электрокардиография
- Нужна ли вам консультация кардиолога?
—ортировка по названию статьи
Кардиохирург, ученый, педагог и организатор науки, доктор медицинских наук (1973 г.), профессор (1982 г.), академик РАМН (1994 г.), академик РАН (2011 г.), заслуженный деятель науки РФ (1994 г.),
лауреат Ленинской премии (1976 г.), Государственной премии СССР (1986 г.), Государственной премии РФ (2002 г.), Премии Правительства РФ (2003 г.).
В 1994 г. Л.А. Бокерия избран по конкурсу на должность директора НМИЦССХ им. А.Н. Бакулева. В 1998 г. одновременно становится директором Центра хирургической и интервенционной аритмологии МЗ РФ.
А.Н. Бакулева. В 1998 г. одновременно становится директором Центра хирургической и интервенционной аритмологии МЗ РФ.
С 1994 г. является заведующим кафедрой сердечно-сосудистой хирургии Российской медицинской академии последипломного образования (РМАПО) МЗ РФ. С 1995 г. заведует созданной им кафедрой сердечно-сосудистой хирургии
№ 2 Московской медицинской академии (ныне Первого МГМУ) им. И.М. Сеченова МЗ РФ.
С 2003 г. возглавляет кафедру сердечно-сосудистой хирургии и интервенционной кардиологии Московского государственного медико-стоматологического университета им. А.И. Евдокимова МЗ РФ.
По инициативе Л.А. Бокерия в НМИЦССХ успешно функционирует учебно-исследовательский центр «Современные медицинские технологии», который ежегодно проводит 4–6 курсов последипломного повышения квалификации
специалистов высшего звена.
Л.А. Бокерия выполняет весь известный арсенал операций на сердце при самой разнообразной патологии: от 3 до 6 операций в день, то есть от 700 до 900 операций с использованием искусственного кровообращения в год.
С 1996 г. он является главным кардиохирургом МЗ РФ.
Л.А. Бокерия – автор и соавтор свыше 3700 научных публикаций, в том числе более 250 книг, более 100 изобретений и полезных моделей, более 300 программ и баз данных для ЭВМ, ряд которых зарегистрированы за рубежом,
по различным проблемам сердечно-сосудистой хирургии, кардиологии, медицинского образования и организации медицинской науки.
Л.А. Бокерия принадлежат уникальные работы по теоретическому обоснованию и клиническому использованию метода гипербарической оксигенации в хирургии сердца и сосудов.
Он крупнейший специалист в области диагностики и хирургического лечения нарушений ритма и проводимости сердца (особенно тахиаритмий), включая различные сочетания сердечных
аритмий с врожденными и приобретенными пороками и аномалиями развития сердца, коронарной болезнью.
Л.А. Бокерия является инициатором развития и другого нового раздела кардиохирургии в нашей стране – минимально инвазивной хирургии сердца.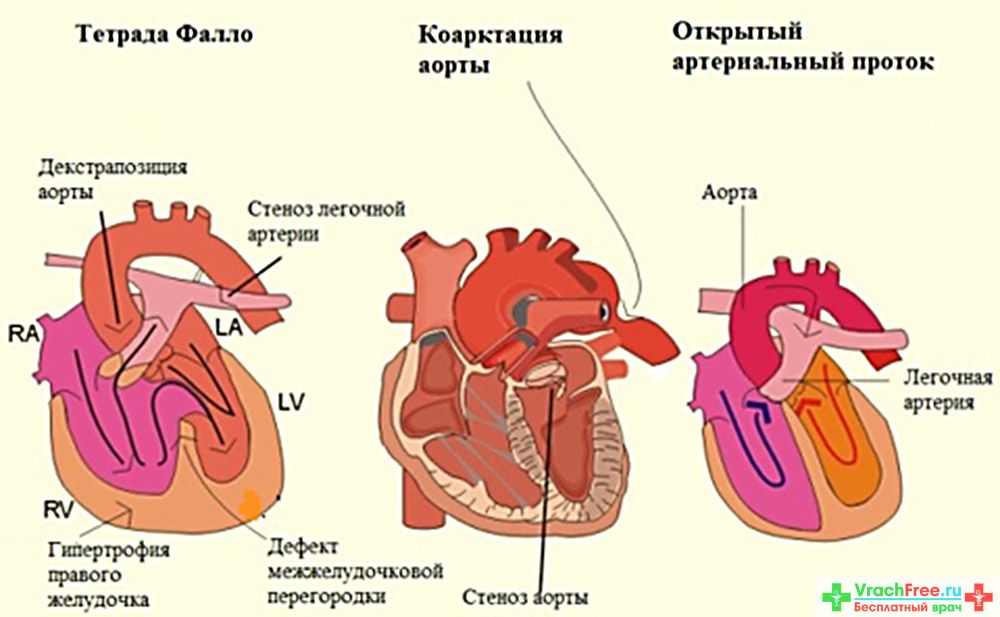 Большой вклад внес Л.А. Бокерия в решение проблемы хирургического лечения ИБС.
Большой вклад внес Л.А. Бокерия в решение проблемы хирургического лечения ИБС.
Велика роль Л.А. Бокерия в разработке новых подходов к хирургическому лечению терминальной сердечной недостаточности. Его заслугой является разработка новых операций у тяжелой категории кардиохирургических
больных с различными формами кардиомиопатий. Он первым развил концепцию динамической кардиомиопластики, в том числе и у детей. Л.А. Бокерия выполнил первую в нашей стране имплантацию искусственного желудочка
сердца и после большого перерыва инициировал возобновление в Центре выполнения операций по трансплантации сердца.
По инициативе Л.А. Бокерия в клиническую практику внедрены передовые технологии диагностики и реконструктивной хирургии заболеваний восходящего отдела и дуги аорты.
Он генерировал развитие и другого направления современной медицинской науки – креативной кардиологии, которая определяет необходимость созидательного сотрудничества врачей разных специальностей:
кардиологов, кардиохирургов, специалистов по функциональной диагностике, фундаментальным и прикладным дисциплинам.
Под руководством Л.А. Бокерия в Центре разрабатываются и внедряются в клиническую практику новые высокотехнологичные принципы профилактики и лечения больных с сердечно-сосудистой патологией –
использование методов генной и клеточной терапии.
Академик Л.А. Бокерия проводит приоритетные исследования по созданию биопротезов клапанов сердца для коррекции клапанных пороков – низкопрофильного, изогнутого по плоскости биопротеза
митрального и трикуспидального клапанов, воспроизводящего естественную форму фиброзного кольца, на упругоподатливом каркасе.
Продолжено изучение эффективности защиты миокарда у детей первого года жизни при применении нового внутриклеточного кардиоплегического раствора «Бокерия – Болдырева», созданного в НМИЦССХ под руководством Л.А. Бокерия.
Л.А. Бокерия активно занимается методологией медицинской науки и педагогической деятельностью. Он является создателем крупнейшей в стране кардиохирургической школы,
воспитавшим не одно поколение врачей – кардиохирургов, кардиологов, реаниматологов и специалистов других смежных специальностей.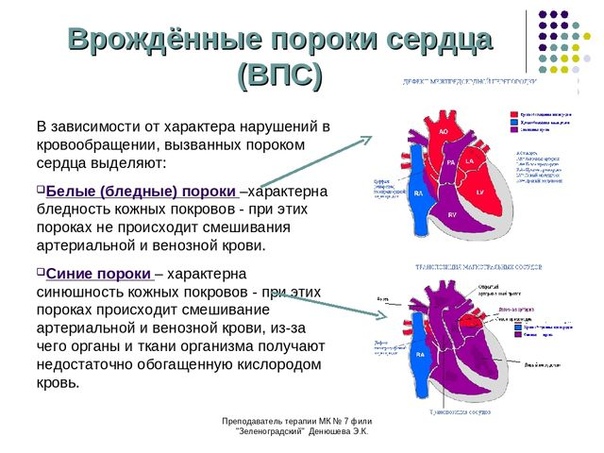
Л.А. Бокерия – научный руководитель 350 кандидатских и консультант более 100 докторских диссертаций. Он создатель издательства НМИЦССХ им. А.Н. Бакулева с типографией,
основатель и главный редактор журналов «Анналы хирургии», «Бюллетень НМИЦССХ им. А.Н. Бакулева «Сердечно-сосудистые заболевания», «Детские болезни сердца и сосудов»,
«Клиническая физиология кровообращения», «Анналы аритмологии», «Креативная кардиология», информационного сборника «Сердечно-сосудистая хирургия»; главный редактор журнала
«Грудная и сердечно-сосудистая хирургия».
Активная деятельность Л.А. Бокерия и его вклад в отечественное здравоохранение отмечены званиями и премиями самого высокого достоинства.
Он лауреат Ленинской премии (1976 г.), двух Государственных премий (1986 г. – СССР, 2002 г. – РФ), Премии Правительства Российской Федерации (2003 г.).
За выдающиеся достижения Л.А. Бокерия награжден орденом «За заслуги перед Отечеством» III (1999 г.), II (2004 г.) и IV (2010 г. ) степени,
) степени,
орденом Достоинства и Чести (Республика Грузия, 1999 г.), орденом Преподобного Сергия Радонежского II степени (2001 г.).
Русский биографический институт неоднократно признавал Л.А. Бокерия «Человеком года», а в 2000 г. – «Человеком десятилетия» в номинации «Медицина».
В 2002 г. он удостоен титула «Человек-легенда», общероссийской премии «Русский национальный Олимп», учрежденной Правительством, Союзом промышленников и
фондом «Третье тысячелетие». Как одному из ведущих кардиохирургов мира в 2003 г. Л.А. Бокерия вручена международная премия «Золотой Гиппократ».
В 2004 г. он удостоен премии РАН «Триумф» в номинации «Наука о жизни – медицина». В 2004 г. он отмечен наградным знаком – орденом «Меценат»,
который присуждается Благотворительным фондом «Меценаты столетия» за выдающийся вклад в дело возрождения и процветания мира, за величие души, за бескорыстную щедрость;
в 2004 и 2005 г. – Золотым почетным знаком «Общественное признание», который присуждается Национальным фондом «Общественное признание»,
Национальным гражданским комитетом по взаимодействию с правоохранительными, законодательными и судебными органами и независимой организацией «Гражданское общество»
за большой личный вклад в развитие отечественной медицины, проведение уникальных кардиохирургических операций с применением новейших медицинских технологий,
спасших жизни сотен детей и новорожденных, многолетнюю и плодотворную научно-практическую, педагогическую и просветительскую деятельность, активную гражданскую позицию.
В 2006 г. Л.А. Бокерия награжден Почетным алмазным орденом «Общественное признание», удостоен диплома Президиума Парламента народов России «за спасение многочисленных жизней,
выдающиеся знания, умение руководить, за уникальные личные качества – благородство, мужество, чувство долга, умение беречь честь и достоинство, держать слово и делать дело,
в также за веру в великое будущее Отечества», Золотой медали – за выдающийся вклад в образование России и Золотой звезды «Честь, гордость и слава России».
В 2008 г. Л.А. Бокерия награжден медалью «За практический вклад в укрепление здоровья нации», Орденом Чести с присуждением звания «Опора честного бизнеса»
и почетного титула «Выдающийся кардиохирург современности». В 2009 г. огромный вклад Л.А. Бокерия в науку и отечественное здравоохранение отмечен присуждением
ему Премии имени А.Н. Косыгина «За большие достижения в решении проблем развития экономики России» и премии города Москвы в области медицины «за разработку и
внедрение в клиническую практику нового биологического клапана «Биоглис».
Л.А. Бокерия – действительный член Американской ассоциации торакальных хирургов (1991 г.), член правления (1992 г.) и член Президиума (с 2003 г., консул)
Европейского общества грудных и сердечно-сосудистых хирургов, член правления Европейского общества сердечно-сосудистых хирургов, член научного правления
Международного кардиоторакального центра Монако (1992 г.), член Сербской академии наук (1997 г.), почетный член Американского колледжа хирургов (1998 г.),
академик АМН Украины, почетный профессор МГУ им. М.В. Ломоносова (2011 г.), иностранный член Национальной Академии наук Грузии (2012 г.).
Он президент Ассоциации сердечно-сосудистых хирургов России (1995 г.), президент Общероссийской общественной организации «Лига здоровья нации» (2003 г.), член Общественной палаты РФ всех созывов.
Сердечная недостаточность — Кардиология | Хирсланден Швейцария
Человеческое сердце имеет 4 клапана сердца. 2 на левой и 2 на правой стороне сердца. Слева митральный клапан контролирует кровоток между предсердием и желудочком, а аортальный клапан – кровоток между желудочком и аорта (основной магистральный сосуд тела человека). Справа тикуспидальный клапан регулирует кровоток между предсердием и желудочком, а клапан лёгочной артерии – между желудочком и лёгочной артерией. При недостаточности сердечного клапана створки клапана не полностью, т.е. негерметично смыкаются, и часть крови вытекает из клапана назад. При стенозе сердечного клапана клапан сужен, и сердцу приходится работать, преодолевая большое сопротивление, поскольку клапан больше не открывается полностью. Обе эти патологии нагружают сердце и со временем приводят к слабости сердечной мышцы (сердечной недостаточности). Самые частые заболевания клапанов сердца — это недостаточность митрального клапана и стеноз аортального клапана.
Слева митральный клапан контролирует кровоток между предсердием и желудочком, а аортальный клапан – кровоток между желудочком и аорта (основной магистральный сосуд тела человека). Справа тикуспидальный клапан регулирует кровоток между предсердием и желудочком, а клапан лёгочной артерии – между желудочком и лёгочной артерией. При недостаточности сердечного клапана створки клапана не полностью, т.е. негерметично смыкаются, и часть крови вытекает из клапана назад. При стенозе сердечного клапана клапан сужен, и сердцу приходится работать, преодолевая большое сопротивление, поскольку клапан больше не открывается полностью. Обе эти патологии нагружают сердце и со временем приводят к слабости сердечной мышцы (сердечной недостаточности). Самые частые заболевания клапанов сердца — это недостаточность митрального клапана и стеноз аортального клапана.
Пороки клапанов сердца могут быть обусловлены разными причинами. Одна из них, скорее, редкая форма – это врожденные пороки сердца (ВПС), которые необходимо лечить ещё в младенческом возрасте. Кроме этого к пороку клапанов сердца могут приводить воспаления клапанов сердца на фоне заболевания эндокардита или на фоне ревматической лихорадки. После такого кардиоваскулярного события, как инфаркт сердца с образованием рубца также может развиться порок клапанов сердца. Хотя сегодня на фоне, в целом увеличившейся продолжительности жизни, пороки клапанов сердца всё чаще становятся возрастным заболеванием, это означает, что они обусловлены „естественным“ износом клапанов.
Кроме этого к пороку клапанов сердца могут приводить воспаления клапанов сердца на фоне заболевания эндокардита или на фоне ревматической лихорадки. После такого кардиоваскулярного события, как инфаркт сердца с образованием рубца также может развиться порок клапанов сердца. Хотя сегодня на фоне, в целом увеличившейся продолжительности жизни, пороки клапанов сердца всё чаще становятся возрастным заболеванием, это означает, что они обусловлены „естественным“ износом клапанов.
Картина жалоб при болезни клапанов сердца, в зависимости от поражённого клапана и выраженности порока клапана, может быть различной. Часто пороки клапанов сердца долгое время вообще никак не проявляют себя и их обнаруживают случайно. Если развивается слабость сердечной мышцы (сердечная недостаточность), то могут появиться такие жалобы, как одышка с нехваткой воздуха, боли в груди, ограниченная выносливость к физической нагрузке, нарушения ритма сердца и отёчности. Кроме того, повышен риск инсульта головного мозга, поскольку на больных клапанах могут образовываться тромбы.
Пороки клапанов сердца могут обусловливать возникновение патологических шумов в сердце. Опытный врач может определить вид порока клапана сердца во время выслушивания сердца методом аускультации. Но важнейшим диагностическим исследованием для диагностики порока клапанов сердца является эхокардиография, ультразвуковое исследование сердца.
Лечение при пороке клапанов сердца зависит от степени тяжести дефекта клапана. Лёгкие формы порока не требуют немедленного проведения операции. Хотя протекание заболевания клапана сердца необходимо регулярно контролировать в динамике. Если есть угроза устойчивого необратимого повреждения сердца или такое повреждение уже имеет место, то рекомендовано оперативное лечение. В зависимости от ситуации, в распоряжении врачей есть различные хирургические техники выполнения реконструктивной пластики клапанов для устранения дефектов, имплантации искусственных клапанов сердца или клапанов сердца из биоматериала, взятого у животного.
Страница не найдена |
Страница не найдена |
404. Страница не найдена
Страница не найдена
Архив за месяц
ПнВтСрЧтПтСбВс
12
12
1
3031
12
15161718192021
25262728293031
123
45678910
12
17181920212223
31
2728293031
1
1234
567891011
12
891011121314
11121314151617
28293031
1234
12
12345
6789101112
567891011
12131415161718
19202122232425
3456789
17181920212223
24252627282930
12345
13141516171819
20212223242526
2728293031
15161718192021
22232425262728
2930
Архивы
Мар
Апр
Май
Июн
Июл
Авг
Сен
Окт
Ноя
Дек
Метки
Настройки
для слабовидящих
Болезни клапанов сердца
«Острова медицины «высоких технологий» в море неадекватного здравоохранения не улучшат общее здоровье населения»
Распространенность болезней клапанов сердца
Iung B, al. Circulation. 2019;140:115–69.
Circulation. 2019;140:115–69.
ЭТИОЛОГИЯ
• Дегенеративная/кальцифицирующая болезнь клапанов (стеноз, регургитация).
• Двустворчатый аортальный клапан (стеноз, регургитация).
• Ревматическая болезнь сердца (стеноз, регургитация).
• Инфекционный эндокардит (регургитация).
• Коронарная болезнь с поражением папиллярных мышц (митральная регургитация).
Этиология болезней клапанов сердца
Iung B, al. Circulation. 2019;140:115–69.
ДИАГНОСТИКА
• Сердечная недостаточность, головокружение, обморок.
• Нарушения ритма сердца.
• Шум в сердце при аускультации.
• Перегрузка камер сердца по ЭКГ.
• Эхокардиография трансторакальная (динамика), чреспищеводная.
• Мозговой натрийуретический пептид.
• АСЛ-О, креатинин, рСКФ, билирубин, трансаминазы.
• Консультация отоларинголога, стоматолога.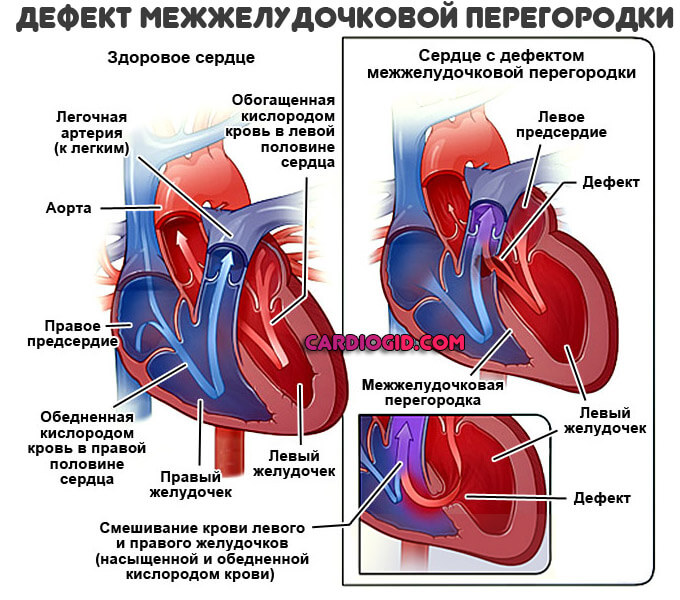
• Шкалы EuroScore II, ACS NSQIP.
• Тест 6-минутной ходьбы.
Эхокардиография при митральном стенозе
Эхокардиография при митральной регургитации
Разрыв задней створки.
ИНТЕРВАЛЫ ЭХОКАРДИОГРАФИИ
• Легкая болезнь клапана: 3–5 лет.
• Умеренная болезнь клапана: 1–2 года.
• Тяжелая асимптомная болезнь клапана: 6–12 мес.
• Тяжелая симптомная, дилатация левого желудочка, значительное изменение размеров, близость критериев хирургического лечения: 2–6 мес.
Эхокардиография при аортальном стенозе
Эхокардиография при аортальной регургитации
Эхокардиография при дискретном субаортальном стенозе
КРИТЕРИИ ТЯЖЕЛОЙ БОЛЕЗНИ КЛАПАНОВ (EAE/ASE)
Аортальная регургитация
• Vena contracta ≥7 мм.
• Эффективная площадь отверстия регургитации EROA ≥30 мм².
• Объем регургитации ≥60 мл.
• Фракция регургитации ≥50%.
Аортальный стеноз
• Площадь отверстия <1.0 см².
• Пиковая скорость >4.0 м/с.
• Средний градиент давления >40 мм рт. ст.
Первичная митральная регургитация
• Vena contracta ≥7 мм.
• Эффективная площадь отверстия регургитации EROA ≥40 мм².
• Объем регургитации ≥60 мл.
• Фракция регургитации ≥50%.
Вторичная митральная регургитация
• Vena contracta ≥7 мм.
• Эффективная площадь отверстия регургитации EROA ≥20 мм².
• Объем регургитации ≥30 мл.
Митральный стеноз
• Площадь отверстия <1.0 см².
• Средний градиент давления >10 мм рт. ст.
Трикуспидальная регургитация
• Vena contracta ≥ 7 мм.
• Эффективная площадь отверстия регургитации EROA ≥40 мм².
• Объем регургитации ≥45 мл.
«Фарфоровая» аорта
Распространенная кальцификация аорты со стенозом клапана. Предпочтительнее транскатетерная замена клапана.
ФОРМУЛИРОВКА ДИАГНОЗА
□ Ревматический митральный стеноз (S 1.8 см²), аортальный стеноз и регургитация. ХСН III ФК, IIБ ст. [І08.0]
□ Инфаркт миокарда с подъемом ST передней стенки (12:45, 11.05.2019). Дисфункция папиллярных мышц, митральная регургитация (45 мл), Killip III. [I21.0]
□ Кальцифицирующий стеноз аортального клапана (ΔP 95 мм рт. ст.), обмороки, стенокардия II ФК, ХСН II ФК. [I35.0]
□ Аортальный стеноз тяжелый (0.4 см²) с низким градиентом и сохраненной ФВЛЖ. Транскатетерная имплантация клапана Edwards SAPIEN 3 (11.02.2019). ХСН II ФК. [I35.0]
□ Пролапс митрального клапана, выраженная регургитация (66 мл). Хроническая сердечная недостаточность III ФК. [I34.1]
□ Дегенеративный митральный стеноз и регургитация. Имплантация механического митрального клапана (2018). Хроническая сердечная недостаточность II ФК. [І34.9]
Хроническая сердечная недостаточность II ФК. [І34.9]
Бета-блокаторы при аортальной регургитации
Sampat U, et al. JACC. 2009;54:452–7.
ЛЕЧЕНИЕ
• Сердечная недостаточность: ИАПФ/БРА (регургитация), бета-блокаторы (регургитация), нифедипин (аортальная регургитация), диуретики, дигоксин.
• Контроль факторов риска аортального стеноза: гипертензия, диабет, курение, дислипидемия.
• Хирургическое лечение: пластика, имплантация клапана, коронарное шунтирование (митральная регургитация).
• Транскатетерные вмешательства: вальвулотомия, пластика клапана, имплантация аортального клапана (Cribier A, 2002).
• Фибрилляция предсердий: контроль ЧСС, варфарин.
• Профилактика тромбоэмболий: варфарин, аспирин.
• Профилактика ревматической лихорадки: бензатинпенициллин.
Прогноз при тяжелом аортальном стенозе с низким потоком
PARTNER. Circulation. 2013;127:2316–26.
ПРОФИЛАКТИКА ТРОМБОЗОВ И ТРОМБОЭМБОЛИЙ (ESC; AHA/ACC)
Механический клапан
• Варфарин МНО 2.5±0.5: аортальный клапан.
• Варфарин МНО 3.0±0.5: митральный клапан, аортальный клапан + факторы риска.
• + аспирин 75–100 мг после тромбоэмболии, несмотря на адекватное МНО.
Биологический клапан
• Варфарин (МНО 2.5±0.5) в течение 3 мес при хирургической имплантации митрального или трикуспидального биопротеза или пластики.
• Клопидогрел 75 мг или аспирин 75–100 мг/сут постоянно.
Протезирование и реконструкция митрального клапана при регургитации (CTSN)
Goldstein D, et al. N Engl J Med. 2016;374:344–53.
ФАКТОРЫ РИСКА ТРОМБОЭМБОЛИЙ (ESC/EACTS)
Целесообразно увеличить целевое МНО на 0.5
• Предшествующие тромбоэмболии.
• Фибрилляция предсердий.
• Митральный стеноз любой степени.
• Фракция выброса левого желудочка <35%.
• Митральный, трикуспидальный, пульмональный клапан.
• Высокотромбогенные механические клапаны (шариковые, некоторые поворотно-дисковые [не Medtronic Hall]).
Прогноз аортальной регургитации
Detaint D, et al. JACC: Cardiovascular Imaging. 2008;1:1–11.
ЛЕЧЕНИЕ ПАЦИЕНТОВ С АОРТАЛЬНЫМ СТЕНОЗОМ (ESC)
АД — артериальное давление, ТИАК — транскатетерная имплантация аортального клапана, ХИАК — хирургическая имплантация аортального клапана, ФВЛЖ — фракция выброса левого желудочка.
ЛЕЧЕНИЕ ПАЦИЕНТОВ С АОРТАЛЬНОЙ РЕГУРГИТАЦИЕЙ (ESC)
ЛЖ — левый желудочек, КДРЛЖ — конечнодиастолический размер левого желудочка, КСРЛЖ — конечносистолический размер левого желудочка, ФВЛЖ — фракция выброса левого желудочка.
ЛЕЧЕНИЕ ПАЦИЕНТОВ С МИТРАЛЬНЫМ СТЕНОЗОМ (ESC)
ЧМК — чрескожная митральная комиссуротомия.
ЛЕЧЕНИЕ ПАЦИЕНТОВ С МИТРАЛЬНОЙ РЕГУРГИТАЦИЕЙ (ESC)
ЛЖ — левый желудочек, ЛП — левое предсердие, САДла — систолическое давление в легочной артерии, ФВЛЖ — фракция выброса левого желудочка, ФП — фибрилляция предсердий.
ПОКАЗАНИЯ ДЛЯ ХИРУРГИИ АОРТАЛЬНОГО КЛАПАНА (ESC)
Аортальный стеноз
Показано
• Симптомный тяжелый аортальный стеноз с высоким градиентом (≥40 мм рт. ст. или Vmax ≥4 м/с).
• Симптомный тяжелый аортальный стеноз с низким градиентом (<40 мм рт. ст.), сниженной ФВЛЖ и признаками, исключающими псевдотяжелый стеноз.
• Бессимптомные пациенты с тяжелым аортальным стенозом и систолической дисфункцией (ФВЛЖ <50%), не связанной с другими причинами.
• Бессимптомные пациенты с тяжелым аортальным стенозом и симптомами при стресс-тесте, вызванными аортальным стенозом.
• Тяжелый аортальный стеноз при проведении коронарного шунтирования, хирургии восходящей аорты или других клапанов.
Целесообразно
• Симптомные пациенты с тяжелым аортальным стенозом и низким потоком/градиентом (<40 мм рт. ст.) и нормальной ФВЛЖ.
• Симптомные пациенты с тяжелым аортальным стенозом и низким потоком/градиентом, сниженной ФВЛЖ, без резерва кровотока, особенно когда тяжелый стеноз подтверждается оценкой кальциноза при компьютерной томографии.
• Бессимптомные пациенты с тяжелым аортальным стенозом и аномальным стресс-тестом со снижением АД.
• Бессимптомные пациенты с тяжелым аортальным стенозом и нормальной ФВЛЖ, отсутствием симптомов и снижения АД при стресс-тесте, низким хирургическим риском и одним из следующих признаков: очень тяжелый аортальный стеноз (Vmax в аорте ≥5.5 м/с), тяжелая кальцификация клапана и скорость прогрессирования Vmax ≥5.5 м/с/год, повышение BNP более 3 раз, систолическое давление в легочной артерии >60 мм рт. ст.
• Умеренный аортальный стеноз при проведении коронарного шунтирования, хирургии восходящей аорты или других клапанов.
Аортальная регургитация
Показано
• Симптомные пациенты с тяжелой аортальной регургитацией.
• Бессимптомные пациенты с тяжелой аортальной регургитацией и ФВЛЖ ≤50%.
• Тяжелая аортальная регургитация при проведении коронарного шунтирования, хирургии восходящей аорты или других клапанов.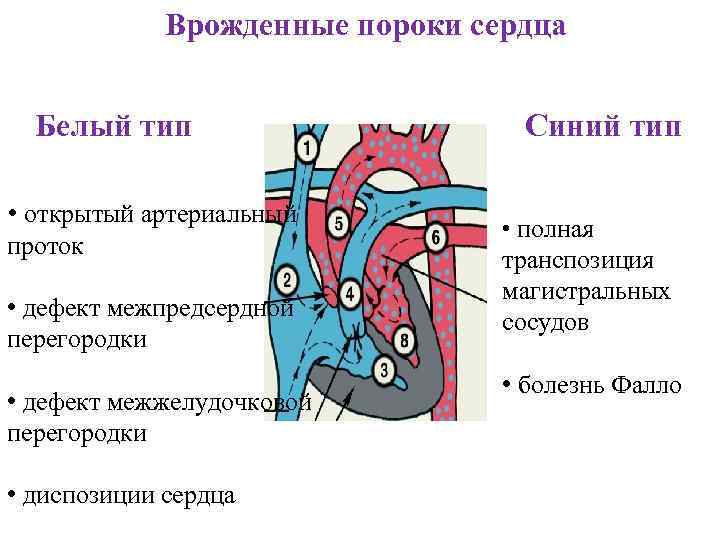
• Молодые пациенты с дилатацией корня аорты и трикуспидальным клапаном, независимо от тяжести регургитации, если операция выполняется опытным хирургом.
• Синдром Марфана с расширением восходящей аорты ≥50 мм, независимо от тяжести регургитации.
Целесообразно
• Бессимптомные пациенты с тяжелой аортальной регургитацией, ФВЛЖ >50% и выраженной дилатацией левого желудочка (КДРЛЖ >70 мм, КСРЛЖ >50 мм (>25 мм/м2 у маленьких людей)).
• Болезнь аорты с диаметром восходящего отдела ≥45 мм при синдроме Марфана и дополнительными факторами риска, ≥50 мм при двустворчатом клапане с дополнительными факторами или коарктацией, ≥55 мм у других пациентов.
• Восходящая аорта ≥45 мм, особенно при двустворчатом клапане.
Соотношение хирургической и трансторакальной имплантации аортального клапна в США
ТИАК — транскатетерная имплантация аортального клапана, ХИАК — хирургическая имплантация аортального клапана.
ПОКАЗАНИЯ ДЛЯ ХИРУРГИИ МИТРАЛЬНОГО КЛАПАНА (ESC)
Митральный стеноз
Показано
• Чрескожная митральная комиссуротомия показана симптомным пациентам со значительным митральным стенозом (S ≤1.5 см2) и отсутствием признаков неблагоприятного прогноза после комиссуротомии (клинические: старческий возраст, анамнез комиссуротомии, NYHA IV, персистирующая фибрилляция предсердий, тяжелая легочная гипертензия, анатомические: эхокардиографическая шкала >8, шкала Cormier 3, очень малая площадь митрального клапана, тяжелая трикуспидальная регургитация).
• Чрескожная митральная комиссуротомия показана симптомным пациентам со значительным митральным стенозом с противопоказаниями к хирургии или высоким хирургическим риском.
• Хирургия митрального клапана показана симптомным пациентам со значительным митральным стенозом, не подходящими для комиссуротомии.
Целесообразно
• Чрескожная митральная комиссуротоми может использоваться у асимптомных пациенов со значительным митральным стенозом и субоптимальной анатомией, но без клинических признаков неблагоприятного прогноза после комиссуротомии.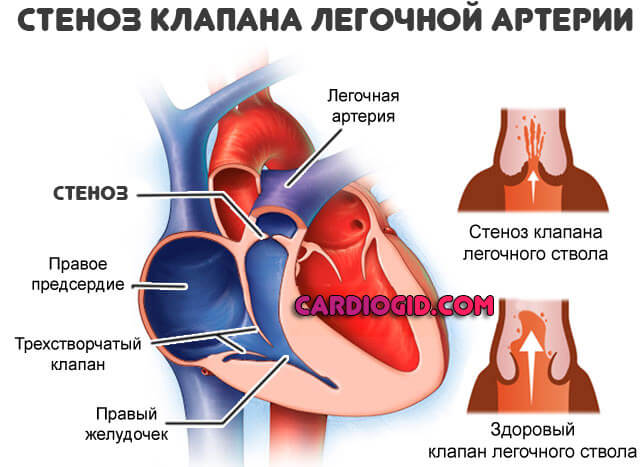
• Чрескожная митральная комиссуротоми может использоваться у асимптомных пациентов со значительным митральным стенозом и отсутствием признаков неблагоприятного прогноза после комиссуротомии в сочетании с высоким риском тромбоэмболий (анамнез эмболий, плотный спонтанный эхоконтраст в левом предсердии, новая или пароксизмальная фибрилляция предсердий) и/или высоким риском декомпенсации (систолическое давление в легочной артерии >50 мм рт. ст., необходимость большой несердечной хирургии, планируемая беременность).
Митральная регургитация
Показано
• Симптомная тяжелая первичная митральная регургитация с ФВЛЖ >30%.
• Бессимптомная тяжелая первичная митральная регургитация c ФВЛЖ ≤60% и/или КСРЛЖ ≥45 мм.
• Хроническая тяжелая вторичная митральная регургитация при проведении коронарного шунтирования и ФВЛЖ >30%.
Целесообразно
• Бессимптомная тяжелая первичная митральная регургитация c ФВЛЖ >60% и/или КСРЛЖ <45 мм и фибрилляцией предсердий, связанной с регургитацией или легочной гипертензией (систолическое давление > 50 мм рт. ст.).
ст.).
• Бессимптомная тяжелая первичная митральная регургитация c ФВЛЖ >60% и/или КСРЛЖ 40–44 мм, если возможна стойкая коррекция, низкий хирургический риск, при наличии подвижных створок или левое предсердие ≥60 мл/м2 при синусовом ритме.
• Симптомная тяжелая первичная митральная регургитация c ФВЛЖ <30% и/или КСРЛЖ <55 мм, рефрактерная к медикаментам, с высокой вероятностью успешной коррекции и низкой коморбидностью.
• Симптомная хроническая тяжелая вторичная митральная регургитация с ФВЛЖ <30%, возможностью реваскуляризации и признаками жизнеспособного миокарда.
Транскатетерная замена аортального клапана при неоперабельном тяжелом аортальном стенозе
PARTNER. New Engl J Med. 2012;366:1696–704.
ВЫБОР БИОЛОГИЧЕСКИХ КЛАПАНОВ
• Противопоказания к антикоагулянтам.
• Порок трикуспидального клапана.
• Пациенты после 70 (50) лет.
Частота замен аортального клапана
Hickey G, et al.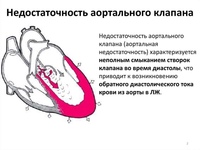 JAMA Intern Med. 2017;177:79–86.
JAMA Intern Med. 2017;177:79–86.
ПРОТИВОПОКАЗАНИЯ К ТРАНСКАТЕТЕРНОЙ ЗАМЕНЫ КЛАПАНА АОРТЫ (ESC/EACTS)
• Ожидаемая продолжительность жизни <1 года.
• Активный эндокардит.
• Неадекватные размеры клапанного кольца (<18 мм, >29 мм).
• Одно- или двустворчатый врожденный аортальный клапан.
• Некальцифицированный клапан.
• Малое расстояние между клапанным кольцом и устьем коронарных артерий.
• Бляшка с мобильным тромбом в восходящей аорте.
• Доминирует выраженная аортальная регургитация.
Образцы искусственных клапанов сердца
Мединж-2, Роскардикс, МИКС-2, АКЧ-06, Биолаб.
Sorin Carbomedics, Medtronic Open Pivot, Medtronic Hall, Starr-Edwards, Edwards Porcine.
Распространенные типы пороков сердца
Врожденные пороки сердца — это структурные проблемы, возникающие в результате аномального образования сердца или крупных кровеносных сосудов. Выявлено не менее 18 различных типов врожденных пороков сердца с множеством дополнительных анатомических вариаций. Недавний прогресс в диагностике и лечении (хирургия и катетеризация сердца) позволяет исправить большинство дефектов, даже те, которые когда-то считались безнадежными.
Выявлено не менее 18 различных типов врожденных пороков сердца с множеством дополнительных анатомических вариаций. Недавний прогресс в диагностике и лечении (хирургия и катетеризация сердца) позволяет исправить большинство дефектов, даже те, которые когда-то считались безнадежными.
Прогноз
Если ваш ребенок родился сегодня с пороком сердца, шансы, что проблема будет преодолена, и что последует нормальная взрослая жизнь, больше, чем когда-либо.По мере того как диагностика и лечение продолжают развиваться, ученые будут разрабатывать более эффективные методы лечения этих и других дефектов. Кардиолог обсудит ваш конкретный порок сердца, варианты лечения и ожидаемые результаты.
Приведенные ниже описания и фотографии наиболее распространенных пороков сердца помогут вам понять, с какими проблемами сердца сталкиваются вы или ваш ребенок. Для получения более подробной информации используйте ссылки, которые предоставят более глубокое объяснение науки, а также ответят на некоторые общие вопросы, такие как варианты лечения, текущие потребности в уходе и ожидаемые ограничения или уровни активности.
Врожденные дефекты — упрощенный глоссарий
Здоровая работа сердца
Нормальное сердце имеет клапаны, артерии и камеры, по которым кровь циркулирует по схеме: тело – сердце – легкие – сердце – тело. Когда все камеры и клапаны работают правильно, кровь перекачивается через сердце в легкие для получения кислорода, обратно в сердце и обратно в тело для доставки кислорода. Когда клапаны, камеры, артерии и вены деформированы, эта циркуляция может быть нарушена. Врожденные пороки сердца — это пороки развития, которые присутствуют при рождении.Они могут иметь или не иметь разрушительный эффект на систему кровообращения человека.
Узнайте, как работает здоровое сердце.
Стеноз аортального клапана (AVS)
Клапан от сердца к телу, который не открывается и не закрывается должным образом, а также может вызывать утечку крови. Когда кровь, вытекающая из сердца, задерживается плохо работающим клапаном, внутри сердца может повыситься давление и вызвать повреждение.
Дополнительная информация о стенозе аортального клапана.
Дефект межпредсердной перегородки (ДМПП)
«Отверстие» в стене, разделяющее две верхние камеры сердца.
Этот дефект позволяет богатой кислородом крови просачиваться в кровеносные камеры с низким содержанием кислорода в сердце. ДМПП — это дефект перегородки между двумя верхними камерами сердца (предсердиями). Перегородка — это стена, разделяющая левую и правую стороны сердца.
Дополнительная информация о дефекте межпредсердной перегородки.
Коарктация аорты (КоА)
Сужение основной артерии (аорты), по которой кровь течет в тело.
Это сужение влияет на кровоток там, где артерии разветвляются, чтобы нести кровь по отдельным сосудам в верхнюю и нижнюю части тела.КоА может вызвать высокое кровяное давление или повреждение сердца.
Дополнительная информация о коарктации аорты (CoA).
Полный дефект атриовентрикулярного канала (CAVC)
Большое отверстие в центре сердца, затрагивающее все четыре камеры, где они обычно разделяются. Когда сердце правильно разделено, богатая кислородом кровь из легких не смешивается с бедной кислородом кровью из организма. CAVC позволяет крови смешиваться, а камеры и клапаны не могут правильно направлять кровь к каждой станции кровообращения.
Когда сердце правильно разделено, богатая кислородом кровь из легких не смешивается с бедной кислородом кровью из организма. CAVC позволяет крови смешиваться, а камеры и клапаны не могут правильно направлять кровь к каждой станции кровообращения.
Дополнительная информация о полном дефекте атриовентрикулярного канала (CAVC).
d-Транспозиция магистральных артерий
Сердце, в котором две основные артерии, несущие кровь от сердца, перевернуты.
Нормальный образец крови содержит кровь в цикле: тело-сердце-легкие-сердце-тело.
Когда происходит d-транспозиция, кровоток нарушается, потому что две артерии соединяются с неправильными камерами сердца.
Это означает, что цикл кровотока застрял в одном из:
- тело – сердце – тело (без направления в легкие для кислорода) или
- легкие – сердце – легкие (без доставки кислорода в организм)
Без хирургического вмешательства единственный способ временно выжить в этом состоянии — это иметь утечки, которые позволяют некоторому количеству богатой кислородом крови переходить в бедную кислородом кровь для доставки в организм. Больничное учреждение также может катетеризовать пациента до тех пор, пока не будет проведена корректирующая операция.
Больничное учреждение также может катетеризовать пациента до тех пор, пока не будет проведена корректирующая операция.
Дополнительная информация о d-транспозиции магистральных артерий.
Аномалия Эбштейна
Деформированный сердечный клапан, который не закрывается должным образом, чтобы поток крови двигался в правильном направлении. Кровь может просачиваться обратно из нижних камер в верхние с правой стороны сердца. Этот синдром также часто наблюдается при ДМПП (или отверстии в стенке, разделяющей две верхние камеры сердца).
Дополнительная информация об аномалии Эбштейна.
I-транспозиция магистральных артерий
Сердце, нижняя часть которого полностью перевернута.
Этот порок сердца вызывает изменение нормальной картины кровотока, потому что правая и левая нижние камеры сердца меняются местами. Однако I-транспозиция менее опасна, чем d-транспозиция, потому что большие артерии также перевернуты. Этот «двойной поворот» позволяет телу по-прежнему получать кровь, богатую кислородом, а легким — кровь с низким содержанием кислорода.
Дополнительная информация об I-транспозиции магистральных артерий.
Патентный артериоз протока (КПК)
Незакрытое отверстие в аорте.
Перед рождением ребенка кровь плода не должна поступать в легкие для насыщения кислородом. Артериальный проток — это отверстие, через которое кровь не попадает в легкие. Однако, когда ребенок рождается, кровь должна получать кислород в легких, и это отверстие должно закрываться. Если артериальный проток все еще открыт (или прорастает), кровь может пропустить этот необходимый этап циркуляции.Открытое отверстие называется артериозом открытого протока.
Дополнительная информация о Патентном артериозе протоков (КПК)
Стеноз клапана легочной артерии
Утолщенный или сросшийся сердечный клапан, который не открывается полностью. Легочный клапан позволяет крови вытекать из сердца в легочную артерию, а затем в легкие.
Дополнительная информация о стенозе легочного клапана.
Дефекты одиночного желудочка
Редкие заболевания, поражающие одну нижнюю камеру сердца. Камера может быть меньше, недоразвита или не иметь клапана.
Камера может быть меньше, недоразвита или не иметь клапана.
Синдром гипоплазии левых отделов сердца (HLHS) — Недоразвитая левая сторона сердца. Аорта и левый желудочек слишком малы, а отверстия в артерии и перегородке не созрели и не закрылись должным образом.
Легочная атрезия / интактная желудочковая перегородка — Легочного клапана не существует, и единственная кровь, получающая кислород, — это кровь, которая направляется в легкие через отверстия, которые обычно закрываются во время развития.
Атрезия трикуспидального клапана — В сердце нет трехстворчатого клапана, поэтому кровь не может течь из тела в сердце обычным путем. Кровь не наполняется кислородом должным образом, она не завершает нормальный цикл тело-сердце-легкие-сердце-тело.
Дополнительная информация о дефектах одиночного желудочка.
Тетралогия Фалло
Порок сердца с четырьмя проблемами.
Это:
- отверстие между нижними камерами сердца
- Препятствие от сердца к легким
- Аорта (кровеносный сосуд) лежит над отверстием в нижних камерах
- Мышца, окружающая нижнюю правую камеру, становится чрезмерно утолщенной
Дополнительная информация о Тетралогии Фалло.
Тотальное аномальное соединение легочной вены (TAPVC)
Дефект вен, ведущих от легких к сердцу.
В TAPVC кровь не идет обычным путем из легких в сердце и обратно в организм. Вместо этого вены из легких прикрепляются к сердцу в ненормальном положении, и эта проблема означает, что насыщенная кислородом кровь попадает или просачивается в неправильную камеру.
Дополнительная информация о тотальном аномальном соединении легочной вены (TAPVC).
Артериальный ствол
Когда у человека одна большая артерия вместо двух отдельных, по которым кровь переносится в легкие и тело.
В нормальном сердце кровь следует этому циклу: тело-сердце-легкие-сердце-тело. Когда у человека есть артериальный ствол, кровь, покидающая сердце, не идет по этому пути. У него только один сосуд, а не два отдельных для легких и тела. Имея только одну артерию, нет определенного пути к легким для кислорода, прежде чем он вернется в сердце для доставки кислорода к телу.
Дополнительная информация об Arteriosus Truncus.
Дефект межжелудочковой перегородки (VSD)
VSD — это отверстие в стенке, разделяющее две нижние камеры сердца.
При нормальном развитии перегородка между камерами закрывается еще до рождения плода, так что при рождении богатая кислородом кровь не смешивается с кровью, бедной кислородом. Если отверстие не закрывается, это может вызвать повышение давления в сердце или снижение содержания кислорода в организме.
Дополнительная информация о дефекте межжелудочковой перегородки (VSD).
Заболевания сердечного клапана | Сидарс-Синай
Что такое порок сердечного клапана?
Заболевание сердечного клапана — это когда один или несколько сердечных клапанов не работают.
верно. Клапаны обычно удерживают кровоток в одном направлении. И они
предотвращать обратный ток крови, когда она покидает каждую камеру сердца. Сердце
имеет 4 камеры: 2 верхние камеры (предсердия) и 2 нижние камеры (желудочки). В
В
сердце также имеет 4 клапана.Они есть:
- Трехстворчатый клапан. Расположен
между правым предсердием и правым желудочком. - Легочный клапан. Расположен
между правым желудочком и легочной артерией. - Митральный клапан. Расположен
между левым предсердием и левым желудочком. - Аортальный клапан. Расположен
между левым желудочком и аортой.
Когда сердечная мышца сокращается и расслабляется, клапаны открываются и
закрыть, позволяя крови течь в желудочки и выходить из тела поочередно
раз. Ниже приводится пошаговое объяснение кровотока через
сердце:
- Левое и правое предсердия сжимаются, когда они заполняются
кровь. Это подталкивает митральный и трикуспидальный клапаны. Затем перекачивается кровь
Это подталкивает митральный и трикуспидальный клапаны. Затем перекачивается кровь
в желудочки. - Левый и правый желудочки сокращаются. Это закрывает
митральный и трикуспидальный клапаны, препятствующие обратному току крови. В то же время,
аортальный и легочный клапаны открываются, позволяя выкачивать кровь из
сердце. - Левый и правый желудочки расслабляются.Аортальный и легочный
клапаны закрываются, предотвращая обратный ток крови в сердце. Митральный и
затем открываются трикуспидальные клапаны, позволяя прямому потоку крови в сердце заполнять
снова желудочки.
Заболевания сердечного клапана могут возникать в результате двух основных типов проблем:
- Негерметичность клапана
(срыгивание).
Когда клапан не закрывается полностью, это вызывает
кровь течет назад через клапан.Это уменьшает прямой кровоток и
может привести к объемной перегрузке сердца. - Сужение клапана
(стеноз).
Когда отверстие клапана сужается, это ограничивает кровоток
выходят из желудочков или предсердий. Сердце вынуждено перекачивать кровь с большим количеством
заставить двигаться кровь через суженный или жесткий (стенозирующий) клапан.
На сердечных клапанах может развиться как регургитация, так и стеноз.
то же время.Кроме того, одновременно может быть поражено более 1 сердечного клапана. Некоторые из
наиболее распространенными заболеваниями сердечного клапана являются:
- Двустворчатый аортальный клапан.

При этом врожденном пороке аортальный клапан имеет только 2 створки вместо трех.
с большей вероятностью со временем сузится. Если клапан сужается, труднее
кровь течет. Часто на аортальном клапане также может развиться регургитация.
помимо стеноза.Симптомы часто не проявляются до взрослого возраста. - Пролапс митрального клапана.
При этом дефекте створки митрального клапана выпячиваются и не закрываются правильно
во время сокращения сердца. Это может привести к частому срыгиванию.
через некоторое время. - Стеноз митрального клапана.
При этой проблеме сужается отверстие митрального клапана.Часто это вызвано
в анамнезе ревматическая лихорадка. Повышает сопротивление кровотоку из
левое предсердие к левому желудочку.
- Стеноз аортального клапана .
Это заболевание клапана встречается в основном у пожилых людей. Это вызывает аортальный клапан
открытие сужаться. Это увеличивает сопротивление кровотоку слева
желудочек к аорте. - Легочный стеноз . С
это заболевание клапана, легочный клапан не открывается достаточно. Это заставляет
правый желудочек качать сильнее и увеличивать. Часто это состояние, которое
присутствует при рождении (врожденный).
Что вызывает болезнь сердечного клапана?
Причины порока сердечного клапана включают:
- Изменения в структуре клапана сердца из-за старения
- Ишемическая болезнь сердца и инфаркт
- Инфекция клапана сердца (эндокардит)
- Врожденный порок
- Инфекция, передающаяся половым путем (сифилис)
- Унаследованное заболевание соединительной ткани, ослабляющее
ткань сердечного клапана (миксоматозная дегенерация) - Облучение, такое как лучевая терапия, направленное на грудную стенку
лечить лимфому - Лекарства, такие как запрещенные в настоящее время таблетки для похудения Фен-Фен
Каковы симптомы порока сердечного клапана?
У вас может не быть никаких симптомов, если у вас сердце от легкой до умеренной.
клапанная болезнь.Наиболее частые симптомы:
- Боль в груди
- Трепетное сердцебиение (сердцебиение)
- Сильная усталость (утомляемость)
- Головокружение или обморок
- Низкое или высокое кровяное давление, в зависимости от типа клапана
болезнь - Одышка при активности или покое
- Боль в животе из-за увеличения печени (если трикуспидальный
клапан не работает должным образом) - Отек ноги
Симптомы порока сердечного клапана могут быть похожи на другие заболевания
проблемы.Всегда обращайтесь к своему врачу за диагнозом.
Как диагностируется порок сердечного клапана?
Ваш лечащий врач может подумать, что у вас заболевание сердечного клапана, если
ваше сердце не звучит прямо через стетоскоп.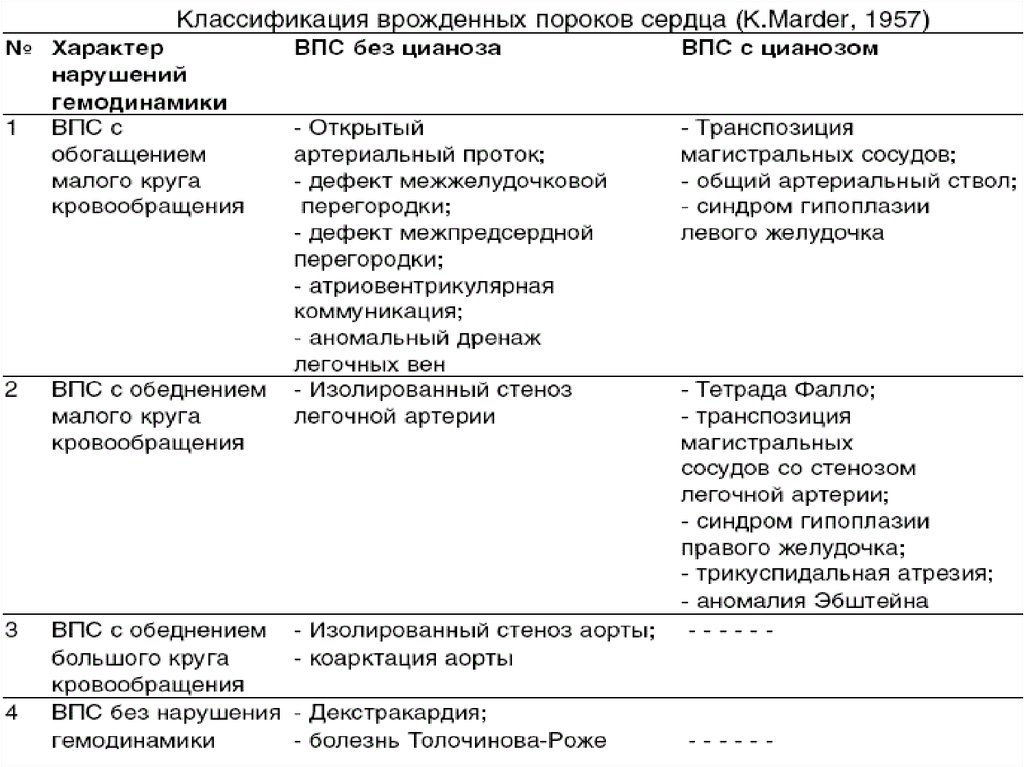 Он или она может слышать ненормальные
Он или она может слышать ненормальные
звуки из-за турбулентного кровотока через клапан. Это называется сердцем
ропот. Часто это может означать клапанную регургитацию или стеноз.
Для дальнейшего определения типа порока клапана и степени
повреждение клапана, ваш лечащий врач может использовать любой из следующих тестов:
- Электрокардиограмма
(ЭКГ
)
. Этот тест регистрирует
электрическая активность сердца и показывает ненормальные ритмы (аритмии).
Иногда он также может обнаружить повреждение сердечной мышцы. - Эхокардиограмма (эхо).
В этом тесте используются звуковые волны для оценки камер и клапанов сердца. An
изображение на экране создается при прохождении ультразвукового датчика (датчика)
над сердцем. Это лучший тест для исследования сердечного клапана.
Это лучший тест для исследования сердечного клапана.
функция. - чреспищеводный
эхокардиограмма (TEE). Небольшой ультразвуковой зонд вводится в
пищевод. Звуковые волны создают изображение клапанов и камер
сердце на экране компьютера без того, чтобы ребра или легкие попали в
путь. - Рентген грудной клетки. Этот тест
делает изображения внутренних тканей, костей и органов на пленке. Рентгеновский снимок
показать увеличение в любой области сердца. - Сердечный
катетеризация.
Крошечная полая трубка (катетер) вводится через
большая артерия в ноге или руке, ведущая к сердцу. Он измеряет сердце
давления. Контрастный краситель вводится, чтобы врач мог видеть
изображения сердца и сосудов.
- МРТ. В этом тесте используется
сочетание больших магнитов, радиоволн и компьютера для создания изображений
органы и структуры в теле. - Компьютерная томография. Этот тест
использует рентгеновские лучи и компьютер, чтобы делать изображения органов и структур внутри
тело. Контрастный краситель часто используется, чтобы разглядеть структуру
сердце, включая сердечные клапаны.
Как лечится болезнь сердечного клапана?
В некоторых случаях ваш лечащий врач может захотеть только
наблюдайте за проблемой сердечного клапана в течение определенного периода времени. Если вам нужно лечение, это
зависит от типа порока сердечного клапана. Лечение может включать:
Лекарства
Это не лекарство от сердечного клапана. Но они могут
Но они могут
часто облегчают симптомы. Бета-адреноблокаторы, дигоксин и блокаторы кальциевых каналов помогают
для контроля частоты сердечных сокращений и остановки аномального сердечного ритма. Другие лекарства, такие как
диуретики или вазодилататоры могут помочь контролировать артериальное давление. Эти лекарства могут
не работают, если у вас сужен сердечный клапан. Иногда они могут вызывать симптомы
хуже. Если клапан не открывается, вам может потребоваться операция, вальвулопластика или
транскатетерная замена.
Хирургия
Вам может потребоваться операция, чтобы исправить или заменить клапан, который не
работает правильно. Во многих случаях восстановление предпочтительнее, потому что ваши собственные ткани
использовал. Когда сердечные клапаны сильно деформированы или разрушены, их может потребоваться
Когда сердечные клапаны сильно деформированы или разрушены, их может потребоваться
заменен на новый клапан.Запасные клапаны могут быть тканевыми (биологическими)
клапаны. К ним относятся клапаны животных и пожертвованные человеческие клапаны. Или они могут быть
механические клапаны. Они сделаны из металла, пластика или другого искусственного материала.
материал.
Транскатетер
процедуры
Это малоинвазивные процедуры.Здравоохранение
Поставщик ремонтирует или заменяет сердечные клапаны. Это делается через артерию (для
аортальный клапан) или вена (для трикуспидального, легочного или митрального клапана).
Сердечный клапан
ремонт
Ремонт митрального клапана. Зажим можно использовать
Зажим можно использовать
чтобы уменьшить количество крови, просачивающейся через митральный клапан.
Воздушный шар
вальвулопластика
Для этой нехирургической процедуры используется специальная полая трубка.
(катетер) вводится в кровеносный сосуд в паху и направляется в сердце.В
кончик катетера представляет собой спущенный баллон, который вставляется в суженный
сердечный клапан. Оказавшись на месте, баллон надувается, чтобы открыть клапан,
а потом удалили. Эта процедура используется только для лечения стеноза клапанов.
TAVR (транскатетерный аортальный
замена клапана)
Для этой нехирургической процедуры устанавливается новый аортальный клапан.
внутри более старого суженного клапана.Это делается с помощью катетеров, баллонов и
провода вставляются в артерии паха. Или в некоторых случаях они могут быть
вставляется в артерии рук или верхушку сердца. Эта процедура
в настоящее время только для стеноза аорты. Эту процедуру также можно использовать для замены
сердечные клапаны, которые со временем начинают протекать или сужаться.
Какие возможные осложнения сердечного клапана?
болезнь?
Когда сердечные клапаны не открываются и не закрываются должным образом,
сердце может быть серьезным.Они могут помешать сердцу перекачивать достаточно крови
через тело. Это может вызвать сердечную недостаточность, нарушение сердечного ритма, инсульт,
сердечный приступ или даже смерть.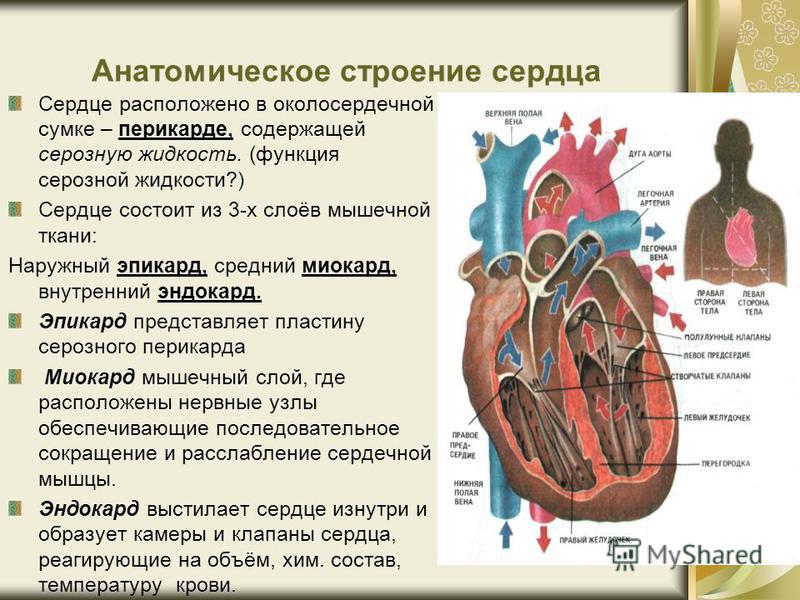
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения вашего врача
провайдер:
- Знайте причину вашего визита и то, что вы хотите
случаться. - Перед визитом запишите желаемые вопросы
ответил. - Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и
помните, что вам говорит ваш провайдер. - При посещении запишите название нового диагноза и
любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции
ваш провайдер дает вам. - Узнайте, почему прописано новое лекарство или лечение и как
это поможет вам. Также знайте, каковы побочные эффекты. - Спросите, можно ли вылечить ваше состояние другими способами.

- Знайте, почему рекомендуется тест или процедура и какие
результаты могут означать. - Знайте, чего ожидать, если вы не примете лекарство или
тест или процедура. - Если у вас назначена повторная встреча, запишите дату,
время и цель этого визита. - Узнайте, как можно связаться со своим поставщиком услуг, если у вас
вопросов.
Заболевание сердечного клапана | Кардиоваскулярный центр Франкеля
Что такое порок сердечного клапана?
Заболевание сердечного клапана — это состояние, при котором один или несколько из четырех клапанов сердца — трикуспидального, легочного, митрального и аортального — не работают должным образом.
Как работают сердечные клапаны?
Иллюстрация нормального сердца
У каждого из четырех клапанов есть тканевый лоскут, который открывается и закрывается с каждым ударом сердца, гарантируя, что кровь течет в правильном направлении через четыре камеры сердца в ваше тело. Обычно с каждым ударом сердца кровь возвращается из тела и легких и заполняет предсердия (две верхние камеры сердца). Внизу этих камер расположены митральный и трикуспидальный клапаны. Когда кровь накапливается в предсердиях, оба клапана открываются, позволяя крови течь в желудочки (две нижние камеры сердца).
Обычно с каждым ударом сердца кровь возвращается из тела и легких и заполняет предсердия (две верхние камеры сердца). Внизу этих камер расположены митральный и трикуспидальный клапаны. Когда кровь накапливается в предсердиях, оба клапана открываются, позволяя крови течь в желудочки (две нижние камеры сердца).
Когда желудочки начинают сокращаться, митральный и трикуспидальный клапаны закрываются, чтобы кровь не попадала обратно в предсердия. Затем при сужении желудочков кровь перекачивается через клапаны легочной артерии и аорты. Легочный клапан открывается, позволяя крови течь из правого желудочка в легочную артерию, которая переносит кровь в легкие для получения кислорода.
В то же время открывается аортальный клапан, позволяя крови течь из левого желудочка в аорту, которая переносит богатую кислородом кровь в организм.Когда желудочки расслабляются, легочные и аортальные клапаны закрываются, чтобы предотвратить обратный ток крови в желудочки.
Какие основные проблемы вызваны неправильной работой клапанов?
Три основных типа проблем, вызванных неправильной работой клапанов:
- Регургитация
- Стеноз
- Атрезия
Регургитация или обратный ток возникает, когда клапан закрывается неплотно. Это заставляет кровь течь обратно в камеры вместо того, чтобы течь через сердце или в артерию.Чаще всего это происходит из-за «пролапса», когда створки клапана гибнут или выпячиваются обратно в верхнюю камеру сердца во время сердцебиения. Пролапс чаще всего встречается в митральном клапане.
Это заставляет кровь течь обратно в камеры вместо того, чтобы течь через сердце или в артерию.Чаще всего это происходит из-за «пролапса», когда створки клапана гибнут или выпячиваются обратно в верхнюю камеру сердца во время сердцебиения. Пролапс чаще всего встречается в митральном клапане.
При стенозе створки клапана утолщаются или становятся жесткими. Когда это происходит, клапан не открывается полностью, не позволяя крови проходить через клапан. Некоторые клапаны могут иметь как стеноз, так и регургитацию.
Атрезия возникает, если в сердечном клапане отсутствует отверстие для прохождения крови.
Что вызывает болезнь сердечного клапана?
Врожденный порок сердца развивается до рождения, а приобретенный порок сердца развивается со временем. Иногда причины сердечного клапана неизвестны.
Врожденный порок сердца обычно связан с легочными или аортальными клапанами, которые не сформировались должным образом до рождения. Неравномерное формирование клапанов может включать недостаточность тканевых лоскутов, неправильную форму или размер лоскутов или даже отсутствие отверстия, через которое проходит кровь.
Приобретенный порок сердечного клапана, состояние, которое со временем развивается на нормальных клапанах, более типично для аортальных или митральных клапанов. Это сердечное заболевание может быть вызвано возрастными изменениями, ревматической лихорадкой и инфекциями.
Как врожденная, так и приобретенная болезнь клапанов сердца могут вызывать стеноз или обратный ток.
Каковы симптомы порока сердечного клапана?
Когда какой-либо из сердечных клапанов перестает полностью открываться или позволяет крови просачиваться обратно в камеры сердца, вашему сердцу, возможно, придется компенсировать это сверхурочной работой и, возможно, причинить себе вред.Симптомы сердечных заболеваний могут включать одышку, слабость или головокружение, дискомфорт в груди, учащенное сердцебиение, отек лодыжек и многое другое.
Хотя болезнь сердечного клапана — это пожизненное заболевание, у некоторых людей симптомы могут не проявляться до среднего возраста или старше. Для других, когда болезнь перерождается, это может привести к сердечной недостаточности, образованию тромбов или внезапной остановке сердца.
Для других, когда болезнь перерождается, это может привести к сердечной недостаточности, образованию тромбов или внезапной остановке сердца.
Как лечится болезнь сердечного клапана?
Со временем вам может потребоваться реконструкция или замена дефектного сердечного клапана (ов).Даже после реконструкции или замены вам, вероятно, потребуется принимать назначенные лекарства и регулярно проходить осмотры у врача.
Ресурсы для пациентов
Назначить встречу
Чтобы записаться на прием, чтобы обсудить вашу потребность в лечении сердечного клапана или другом лечении сердечно-сосудистой системы, позвоните в сердечно-сосудистый центр U-M Frankel по бесплатному телефону 888-287-1082 или напишите нам по адресу [email protected]. Посетите нашу страницу «Назначить встречу», чтобы узнать, чего ожидать, когда вы позвоните нам.
сердечных клапанов и как они работают | Аортальный, митральный, легочный и трикуспидальный клапаны
Сердечные клапаны играют жизненно важную роль в работе сердца
Сердце имеет четыре сердечных клапана — аортальный, митральный, легочный и трикуспидальный клапаны. Все четыре клапана открываются и закрываются, помогая перемещать кровь из одной области в другую. Два клапана, митральный и трикуспидальный, перемещают кровь из верхних камер сердца (предсердия) в нижние камеры сердца (желудочки).Два других клапана, аортальный и легочный, перемещают кровь в легкие и остальную часть тела через желудочки. Когда сердечные клапаны открываются и закрываются, они издают звуки, которые мы называем биением сердца.
Все четыре клапана открываются и закрываются, помогая перемещать кровь из одной области в другую. Два клапана, митральный и трикуспидальный, перемещают кровь из верхних камер сердца (предсердия) в нижние камеры сердца (желудочки).Два других клапана, аортальный и легочный, перемещают кровь в легкие и остальную часть тела через желудочки. Когда сердечные клапаны открываются и закрываются, они издают звуки, которые мы называем биением сердца.
Вот обзор кровообращения в сердце: Сначала кровь возвращается из тела в правое предсердие. Эта кровь была истощена кислородом, когда кислород был доставлен в ткани тела, поэтому ей требуется больше кислорода, чтобы поддерживать процесс. Правое предсердие, теперь заполненное обедненной кислородом кровью, перекачивает кровь через трикуспидальный клапан в правый желудочек.Затем правый желудочек сокращается, перекачивая кровь через легочный клапан в легочную артерию. Легочная артерия переносит кровь от сердца к легким, где кровь получает кислород, которым мы дышим, становясь богатой кислородом кровью.
В то же время, когда происходит вышеуказанный процесс, богатая кислородом кровь возвращается из легких через левое предсердие. Затем левое предсердие перемещает кровь через митральный клапан в левый желудочек. Когда левый желудочек сокращается, он перемещает кровь через аортальный клапан в аорту.Затем аорта снабжает кровью остальную часть тела.
Клапаны перемещают кровь через сердце. Когда две предсердные камеры сокращаются, трикуспидальный и митральный клапаны открываются, что позволяет крови перемещаться в желудочки. Когда две камеры желудочков сокращаются, они заставляют трикуспидальный и митральный клапаны закрыться, когда открываются легочные и аортальные клапаны. Предполагается, что кровь, которая должна покидать желудочки и двигаться к телу, не должна течь в неправильном направлении с помощью частей аортального и легочного клапанов, называемых створками.Бугорки помогают клапанам создавать плотное уплотнение, что помогает крови течь в правильном направлении.
Большинство заболеваний сердечных клапанов возникает в клапанах с левой стороны сердца — аортальном клапане и митральном клапане. Однако заболевание клапана может затронуть любой клапан сердца.
Однако заболевание клапана может затронуть любой клапан сердца.
Клапанные нарушения классифицируются по клапану и типу дисфункции.
Стеноз — Когда клапанные отверстия узкие или неправильно сформированы при рождении, кровоток может быть заблокирован.Это приводит к тому, что створки клапана становятся жесткими, утолщаются или сливаются. Затем сердце должно работать сильнее, чтобы помочь пройти через стенозирующие клапаны. Стеноз может быть у всех клапанов.
Регургитация — Когда клапаны закрываются не полностью, кровь может течь назад. Это называется срыгиванием.
Пролапс — Когда створки сердечного клапана не закрываются должным образом
- Пролапс митрального клапана
- Пролапс легочного клапана
Регургитация сердечного клапана и стеноз могут возникать одновременно.Когда приток крови к сердцу и от него (и внутри) нарушается, сердце может стать слабым и не сможет эффективно перекачивать кровь. Заболевание сердечного клапана — одна из основных причин сердечной недостаточности. Это также может привести к опасным и даже смертельным аритмиям.
Заболевание сердечного клапана — одна из основных причин сердечной недостаточности. Это также может привести к опасным и даже смертельным аритмиям.
Заболевание сердечного клапана | Типы, симптомы и причины
Заболевание сердечного клапана возникает, если один или несколько сердечных клапанов не работают должным образом. Сердце состоит из четырех камер — двух предсердий (верхние камеры) и двух желудочков (нижние камеры).Есть клапан, через который кровь проходит перед тем, как покинуть каждую камеру сердца. Клапаны предотвращают обратный ток крови. (Они действуют как односторонние входы крови на одной стороне желудочка и односторонние выходы крови на другой стороне желудочка.) Четыре сердечных клапана включают следующее:
- митральный клапан : расположен между левым предсердием и левым желудочком
- аортальный клапан : расположен между левым желудочком и аортой
- трикуспидальный клапан: расположен между правым предсердием и правым желудочком
- легочный клапан: расположен между правым желудочком и легочной артерией
По мере того как сердечная мышца сокращается и расслабляется, клапаны открываются и закрываются, позволяя крови течь в желудочки и выходить из тела через раз. Ниже приводится иллюстрация клапанов сердца:
Ниже приводится иллюстрация клапанов сердца:
Нормальная функциональность в левом желудочке:
- После расслабления левого желудочка аортальный клапан закрывается и митральный клапан открывается, позволяя крови течь из левого предсердия в левый желудочек.
- Левое предсердие сокращается, и в левый желудочек поступает больше крови.
- Когда левый желудочек сокращается, митральный клапан закрывается, а аортальный клапан открывается, поэтому кровь течет в аорту и выходит в системный кровоток к остальной части тела.
Что такое порок сердечного клапана?
Двумя наиболее распространенными формами порока сердечного клапана являются:
- Стеноз (или сужение клапана): отверстие клапана (ов) сужается, ограничивая отток крови из желудочков или предсердий. Сердце вынуждено перекачивать кровь с повышенной силой, чтобы перемещать кровь через суженный или жесткий (стенозирующий) клапан (ы).

- Регургитация (или утечка клапана): Клапан (ы) не закрывается полностью, в результате чего кровь течет обратно через клапан.Сердце вынуждено качать больше крови при следующем ударе, заставляя его работать тяжелее.
На сердечных клапанах могут развиваться обе неисправности одновременно (регургитация и стеноз). Кроме того, одновременно могут быть затронуты более одного сердечного клапана. Когда сердечные клапаны не открываются и не закрываются должным образом, последствия для сердца могут быть серьезными, что может препятствовать способности сердца адекватно перекачивать кровь по телу. Проблемы с сердечным клапаном — одна из причин застойной сердечной недостаточности.
Митральный и аортальный клапаны чаще всего поражаются пороком сердца. Некоторые из более
общие заболевания сердечного клапана
включают:
| |
Стеноз аортального клапана | Этот тип порока клапана возникает в основном у пожилых людей и характеризуется сужением отверстия аортального клапана, повышением сопротивления току крови из левого желудочка в аорту. |
Аортальная регургитация | Аортальная регургитация приводит к утечке крови из аортального клапана в левый желудочек. Это приводит к одышке и, в конечном итоге, к увеличению и ослаблению левого желудочка. |
Пролапс митрального клапана | Это заболевание характеризуется вздутием одной или обеих створок митрального клапана во время сокращения сердца.Одна или обе створки могут не закрыться должным образом, что приведет к утечке крови в обратном направлении. Это может привести к шуму митральной регургитации. |
Регургитация митрального клапана | Регургитация митрального клапана — это некомпетентный или негерметичный клапан. |
Стеноз митрального клапана | Это состояние, часто вызываемое ревматической лихорадкой в анамнезе, характеризуется сужением отверстия митрального клапана, повышением сопротивления току крови из левого предсердия в левый желудочек. |
Трикуспидальная регургитация | Это заболевание, когда трехстворчатый клапан не закрывается должным образом, что приводит к утечке крови. Наиболее частая причина — легочная гипертензия или застойная сердечная недостаточность слева. Это приводит к утомляемости, опуханию живота, печени и ног. |
Легочный стеноз | Это состояние характеризуется недостаточным открытием легочного клапана, в результате чего правый желудочек качает сильнее и увеличивается в размерах. |
| Двустворчатый аортальный клапан | Этот врожденный врожденный дефект характеризуется наличием в аортальном клапане только двух створок (нормальный аортальный клапан имеет три створки). Это может привести к стенозу аортального клапана или регургитации. Кроме того, это может быть связано с аневризмой аорты. Симптомы обычно не развиваются в детстве, но часто выявляются в зрелом возрасте. |
Типы клапанных заболеваний
Заболевание сердечного клапана может быть чем-то, с чем вы родились или у вас развилась сверхурочная работа.
Приобретенные заболевания клапанов
Приобретенный порок сердечного клапана означает, что вы родились с нормальными сердечными клапанами, но со временем возникли проблемы в результате семейного анамнеза или истории болезни или старения. Приобретенные клапанные заболевания чаще поражают аортальные или митральные клапаны.
Болезнь аортального клапана
Аортальный клапан находится между нижней левой камерой вашего сердца, называемой левым желудочком, и большим кровеносным сосудом, называемым аортой.Аорта — это канал, который выпускает из сердца богатую кислородом кровь для питания вашего тела. Аортальный клапан действует как привратник. Он открывается для выпуска крови из левого желудочка и закрывается, чтобы кровь не отмывалась назад.
Проблемы с аортальным клапаном могут включать:
- Регургитация аортального клапана — Тканевые створки клапана (створки), которые контролируют поток и направление крови, не закрываются полностью или края не полностью соприкасаются, что вызывает утечку крови обратно в сердце.
- Стеноз аортального клапана — створки не могут полностью открыться, чтобы через них могло пройти достаточно крови.
Один из способов понять срыгивание и стеноз — это подумать о двери. Дверь открывается в одну сторону и очень плотно закрывается в другую. Так работает и здоровый клапан. Но когда клапан не закрывается плотно, кровь может просочиться (регургитация , ). И, если клапаны со временем застревают, как дверные петли, кровь не может пройти (стеноз , ).
Дверь открывается в одну сторону и очень плотно закрывается в другую. Так работает и здоровый клапан. Но когда клапан не закрывается плотно, кровь может просочиться (регургитация , ). И, если клапаны со временем застревают, как дверные петли, кровь не может пройти (стеноз , ).
Болезнь митрального клапана
Митральный клапан — это один из четырех клапанов, регулирующих кровоток через сердце. В частности, митральный клапан управляет потоком из левой верхней камеры вашего сердца (левое предсердие) в левую нижнюю камеру (левый желудочек). В здоровом сердце, как только кровь течет в левый желудочек, митральный клапан закрывается, так что при сокращении левого желудочка кровь выкачивается только через аортальный клапан в тело, как это должно быть, и не может течь. обратно в левое предсердие.
К проблемам с митральным клапаном относятся:
- Регургитация митрального клапана — створки митрального клапана, называемые створками, больше не закрываются должным образом между сердечными сокращениями и позволяют крови течь «назад» в левое предсердие.

- Стеноз митрального клапана — митральный клапан сужается, ограничивая приток крови к левой нижней камере сердца.
Врожденная болезнь клапана
Врожденные аномалии сердечного клапана могут быть результатом неполной формы клапанов, неправильного размера или формы.Это может ограничить кровоток или привести к тому, что кровоток попадет не в ту камеру.
Атрезия трехстворчатого клапана
Трикуспидальный клапан расположен между верхней правой камерой сердца, называемой правым предсердием, и правой нижней камерой, называемой правым желудочком. Если этот клапан не развился должным образом до вашего рождения, у него может не быть отверстия, чтобы кровь, возвращающаяся из вашего тела, перекачивалась в легкие для сбора кислорода.
Атрезия легочной артерии
Легочный клапан находится между вашим правым желудочком и легочной артерией, которая ведет к вашим легким.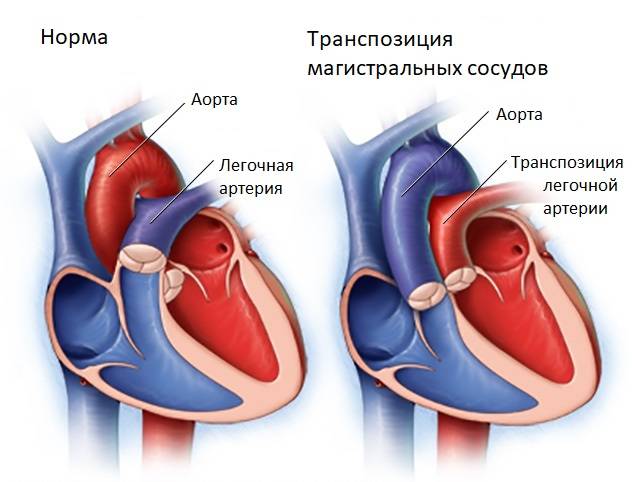 Если этот клапан не сформировался должным образом до вашего рождения или если между двумя нижними камерами вашего сердца есть отверстие, возможно, у вас нет прямой связи между сердцем и кровеносными сосудами легких.
Если этот клапан не сформировался должным образом до вашего рождения или если между двумя нижними камерами вашего сердца есть отверстие, возможно, у вас нет прямой связи между сердцем и кровеносными сосудами легких.
Легочный стеноз
Если вы родились с толстым легочным клапаном, отверстие в клапане слишком узкое, чтобы вся кровь могла нормально течь из сердца через клапан в легкие.
Дополнительная информация
Структурные сердечные решения | Abbott
AMPLATZER ™ MUSCULAR VSD OCCLUDER
ПОКАЗАНИЯ И ИСПОЛЬЗОВАНИЕ
Окклюдер AMPLATZER ™ Muscular VSD показан для использования у пациентов со сложным дефектом межжелудочковой перегородки (VSD) значительного размера, чтобы гарантировать закрытие (большой объем слева до правый шунт, легочная гипертензия и / или клинические симптомы застойной сердечной недостаточности), которые считаются подверженными высокому риску стандартного трансатриального или трансартериального хирургического закрытия в зависимости от анатомических условий и / или на основании общего состояния здоровья. Анатомические факторы высокого риска трансатриального или трансартериального хирургического закрытия включают пациентов:
Анатомические факторы высокого риска трансатриального или трансартериального хирургического закрытия включают пациентов:
- , которым требуется левая вентрикулотомия или обширная правая вентрикулотомия.
- С предыдущим неудачным закрытием VSD.
- С множественными апикальными и / или передними мышечными межпозвоночными промежутками («швейцарская сырная перегородка»).
- С задними апикальными ДМЖП, покрытыми трабекулами.
ПРОТИВОПОКАЗАНИЯ
Мышечный окклюдер ДМЖП AMPLATZER ™ противопоказан:
- Пациентам с дефектами менее 4 мм от полулунного (аортального и легочного) и предсердно-желудочкового клапанов (митрального и трикуспидального)
- с сильно повышенным сопротивлением легочных сосудов выше 7 единиц Вуда и шунтом справа налево и документально подтвержденным необратимым заболеванием сосудов легких
- Пациенты с перимембранозным (близко к аортальному клапану) VSD
- Пациенты с постинфарктным VSD
- Пациенты с массой тела менее 5.
 2 кг. (В клиническом исследовании изучались пациенты с массой тела менее 5,2 кг, но из-за плохого результата этим пациентам было противопоказано размещение устройства. Данные этих пациентов не были включены в общий анализ.)
2 кг. (В клиническом исследовании изучались пациенты с массой тела менее 5,2 кг, но из-за плохого результата этим пациентам было противопоказано размещение устройства. Данные этих пациентов не были включены в общий анализ.) - Пациенты с сепсисом (местный / общий)
- Пациенты с активными бактериальными инфекциями
- Пациенты с противопоказаниями к антиагрегантной терапии или агентам
ПРЕДУПРЕЖДЕНИЯ
- Мышечный окклюдер и система доставки AMPLATZER ™ должны использоваться только теми врачами, которые прошли обучение методам закрытия транскатетерных дефектов .
- Врачи должны быть готовы к неотложным ситуациям, например к эмболизации устройства, которые требуют удаления устройства. Это включает доступность хирурга на месте.
- Эмболизированные устройства необходимо удалить. Эмболизированные устройства нельзя выводить через внутрисердечные структуры, если они не были надлежащим образом сжаты внутри оболочки.

- Использовать в последний день месяца истечения срока, указанного на упаковке продукта, или до него.
- Устройство стерилизовано оксидом этилена и предназначено только для одноразового использования.Не используйте повторно и не стерилизуйте повторно. Попытки повторно стерилизовать устройство могут привести к неисправности устройства, недостаточной стерилизации или причинению вреда пациенту.
- Не используйте устройство, если стерильный барьер упаковки открыт или поврежден.
- Не отсоединяйте окклюдер AMPLATZER ™ Muscular VSD от кабеля подачи, если устройство не соответствует своей исходной конфигурации или если положение устройства нестабильно. Захватите устройство и разверните заново. Если все еще неудовлетворительно, повторно захватите устройство и замените его новым.
- Закрытие устройства у пациентов, перенесших ранее тромбоэмболический инсульт, следует обсудить с пациентом или семьей. Кроме того, рекомендуется проконсультироваться с неврологом и гематологом, чтобы определить, перевешивает ли польза от закрытия устройства риск.

МЕРЫ ПРЕДОСТОРОЖНОСТИ
Обращение
Хранить в сухом месте.
Размер
Точный размер дефекта имеет решающее значение и является обязательным при выборе устройства окклюдера AMPLATZER ™ Muscular VSD.ДМЖП следует оценить и измерить в конце диастолы с помощью чреспищеводной эхокардиографии (ЧЭ) или ангиографии, чтобы определить подходящий размер устройства. Выбор устройства должен быть на 2 мм больше размера дефекта.
Процедурные
- Это устройство содержит никель-титановый сплав, который обычно считается безопасным. Однако испытания in vitro показали, что никель высвобождается из этого устройства в течение как минимум 60 дней. У пациентов с аллергией на никель может возникнуть аллергическая реакция на это устройство, особенно у пациентов с аллергией на металл в анамнезе.Некоторые аллергические реакции могут быть серьезными; Пациенты должны быть проинструктированы немедленно обращаться за медицинской помощью, если они подозревают, что испытывают аллергическую реакцию.
 Симптомы могут включать затрудненное дыхание или отек лица или горла. Хотя данные в настоящее время ограничены, возможно, что у некоторых пациентов может развиться аллергия на никель, если это устройство будет имплантировано.
Симптомы могут включать затрудненное дыхание или отек лица или горла. Хотя данные в настоящее время ограничены, возможно, что у некоторых пациентов может развиться аллергия на никель, если это устройство будет имплантировано. - Врач должен проявлять клиническую оценку в ситуациях, связанных с использованием антикоагулянтов или антитромбоцитарных препаратов до, во время и / или после использования этого устройства.
- Это устройство должны использовать только врачи, которые прошли обучение транскатетерным методам и должны определить, какие пациенты являются подходящими кандидатами для процедур с использованием этого устройства.
- Аспирин (например, 81 мг или 325 мг) или альтернативный антиагрегант / антикоагулянт рекомендуется начать по крайней мере за 24 часа до процедуры. Цефалоспориновая терапия не обязательна.
- Поддерживайте рекомендованное минимальное время активного свертывания (ACT) 200 секунд до введения устройства и на протяжении всей процедуры.

- Если используется TEE, анатомия пищевода пациента должна быть адекватной для размещения зонда TEE и манипуляций с ним.
- Пациентам, которым требуется несколько устройств и / или сопутствующие процедуры катетеризации, может потребоваться более продолжительное время рентгеноскопии и несколько киносеангиограмм. Риски радиационного облучения (например, повышенный риск рака) следует подробно обсудить с пациентом или семьей, а альтернативы, не связанные с радиационным облучением, должны быть рассмотрены.
После имплантации
- Пациенты должны получать антиагрегантную / антикоагулянтную терапию (например, аспирин) в течение 6 месяцев после имплантации.Решение о продолжении антитромбоцитарной / антикоагулянтной терапии более 6 месяцев остается на усмотрении врача.
- Профилактика эндокардита должна проводиться в соответствии с рекомендациями Американской кардиологической ассоциации.
- Любой пациент с остаточным шунтом должен проходить эхокардиографическую оценку остаточного шунта каждые 6 месяцев до подтверждения полного закрытия дефекта.

- Пациенты должны быть проинструктированы избегать физических нагрузок в течение 1 месяца.Напряженные занятия, например, спортивные состязания до 1 месяца после имплантации, могут вызвать смещение устройства и эмболию.
Использование в конкретных группах населения
- Беременность — Следует соблюдать осторожность, чтобы свести к минимуму радиационное воздействие на плод и мать.
- Кормящие матери — Не было количественной оценки присутствия вымываемых устройством / процедурой веществ в грудном молоке, и риск для кормящих матерей неизвестен.
MR Conditional 1
Доклинические испытания показали, что устройства AMPLATZER ™ соответствуют требованиям MR.Пациента с имплантированным устройством AMPLATZER ™ можно безопасно сканировать сразу после установки устройства при следующих условиях:
- Статическое магнитное поле 3 тесла или менее
- Магнитное поле с пространственным градиентом не более 720 Г / см
- Максимум По данным системы МРТ, усредненная удельная скорость поглощения (SAR) для всего тела 3 Вт / кг за 15 минут сканирования
Во время тестирования устройство показало клинически незначительное повышение температуры при максимальном значении, указанном системой МРТ.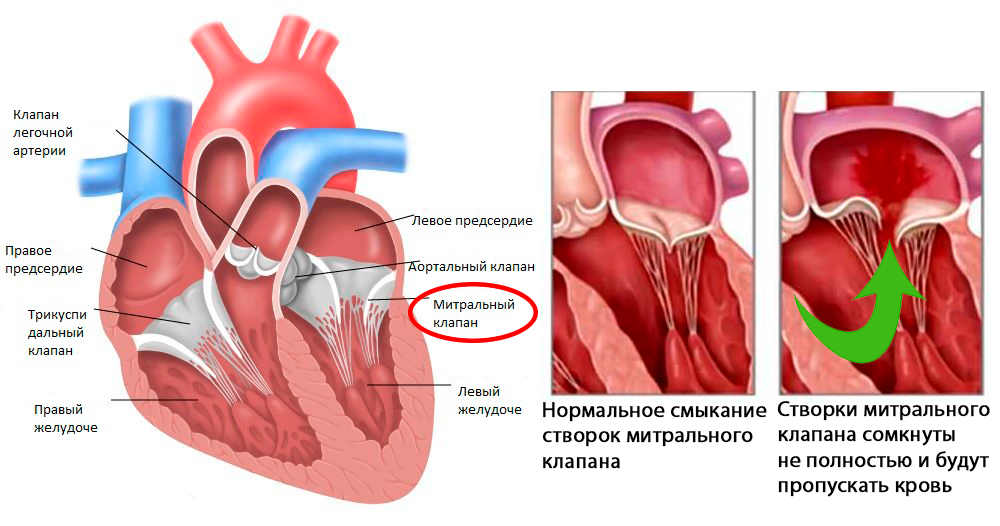 усредненная для всего тела удельная скорость поглощения (SAR) 3 Вт / кг за 15 минут сканирования в МР-системе с 3 тесла с использованием передающей / принимающей катушки для тела.
усредненная для всего тела удельная скорость поглощения (SAR) 3 Вт / кг за 15 минут сканирования в МР-системе с 3 тесла с использованием передающей / принимающей катушки для тела.
Качество изображения MR может быть снижено, если интересующая область находится в той же самой области или относительно близко к положению устройства. Следовательно, может потребоваться оптимизация параметров МРТ для компенсации присутствия этого устройства.
ПОТЕНЦИАЛЬНЫЕ ПОБОЧНЫЕ СОБЫТИЯ
Потенциальные нежелательные явления, которые могут возникнуть во время или после процедуры с использованием этого устройства, могут включать, но не ограничиваются:
Воздушный эмбол; Аллергическая реакция на лекарства; Аллергическая реакция на краситель; Анемия; Анестезиологические реакции; Апноэ; Аритмия; Потеря артериального пульса; Ателектаз; Бактериальный эндокардит; Кровопотеря, требующая переливания; Травма плечевого сплетения; Остановка сердца; Кардиомиопатия; Грудная боль; Цианоз; Смерть; Аппаратная эмболизация; Перелом устройства; Высокая температура; Головная боль / мигрень; Блокада сердца; Гипотония; Инфаркт миокарда; Перфорация сосуда или миокарда; Периферическая эмболия; Стридор; Гладить; Субаортальный стеноз; Образование тромба на устройстве; Травма участка сосудистого доступа; Венозный тромбоз; Рвота
1.

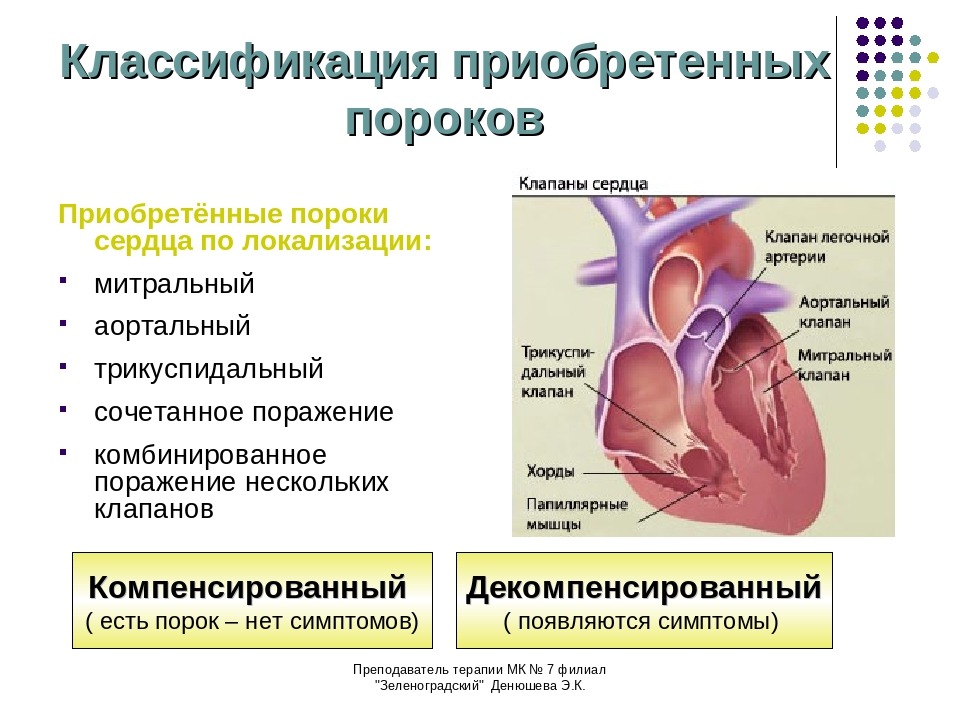
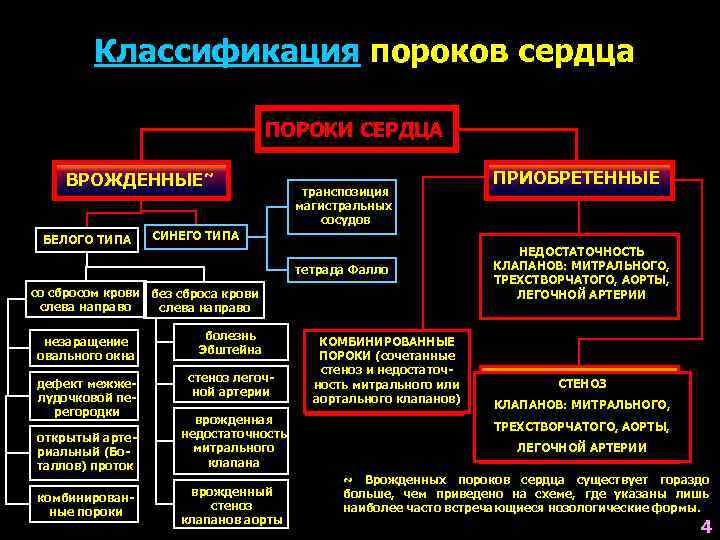

 Симптомы
Симптомы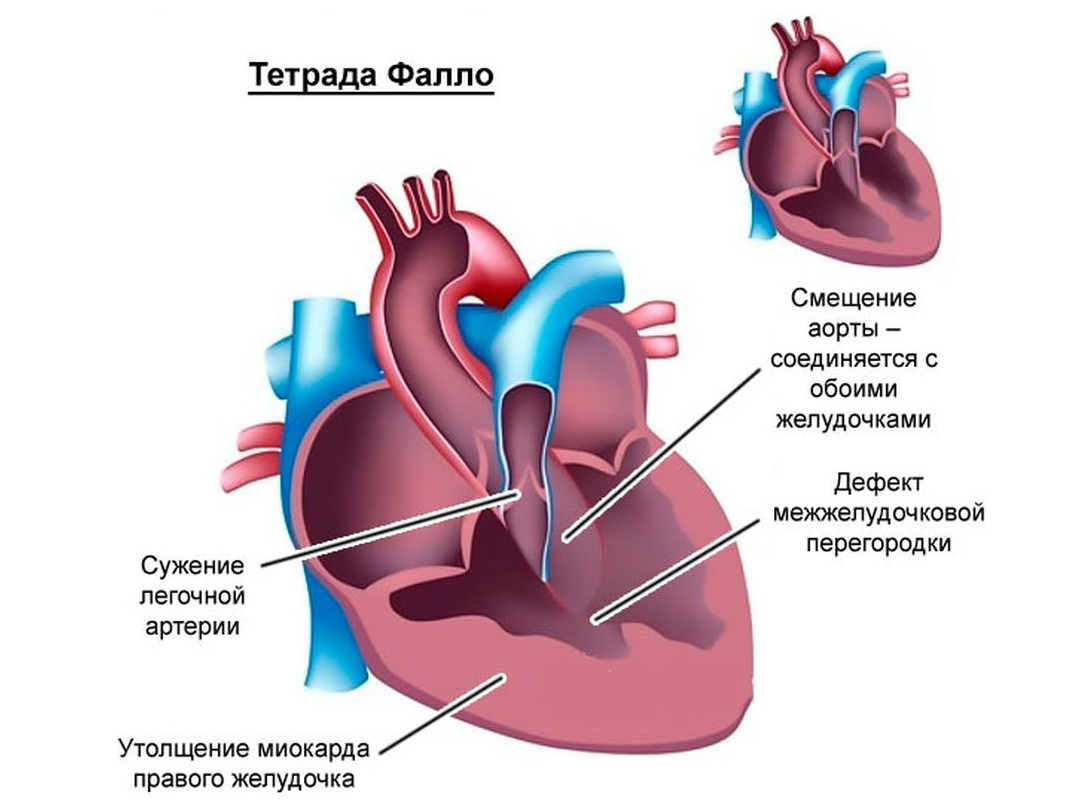 Это подталкивает митральный и трикуспидальный клапаны. Затем перекачивается кровь
Это подталкивает митральный и трикуспидальный клапаны. Затем перекачивается кровь


 Это лучший тест для исследования сердечного клапана.
Это лучший тест для исследования сердечного клапана.
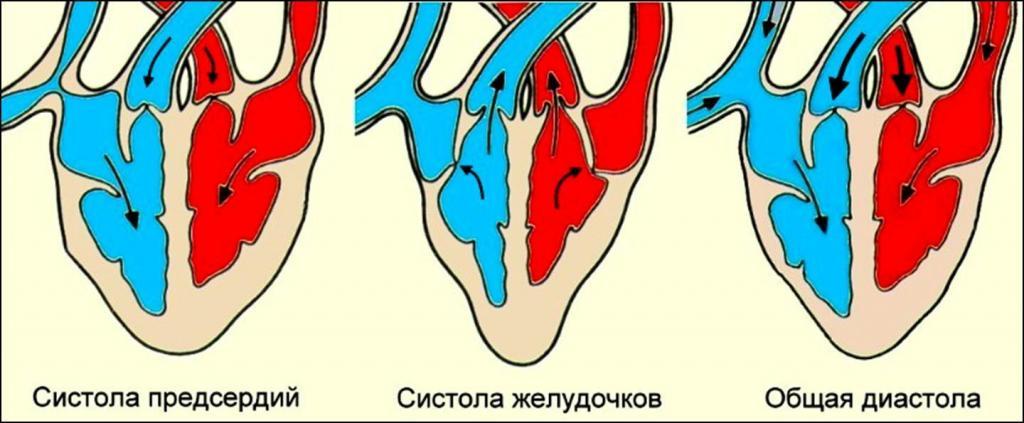
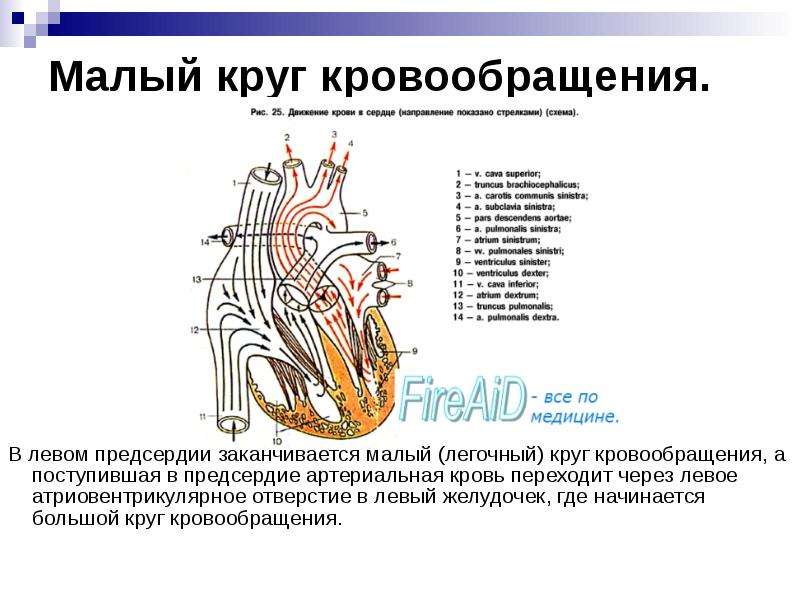
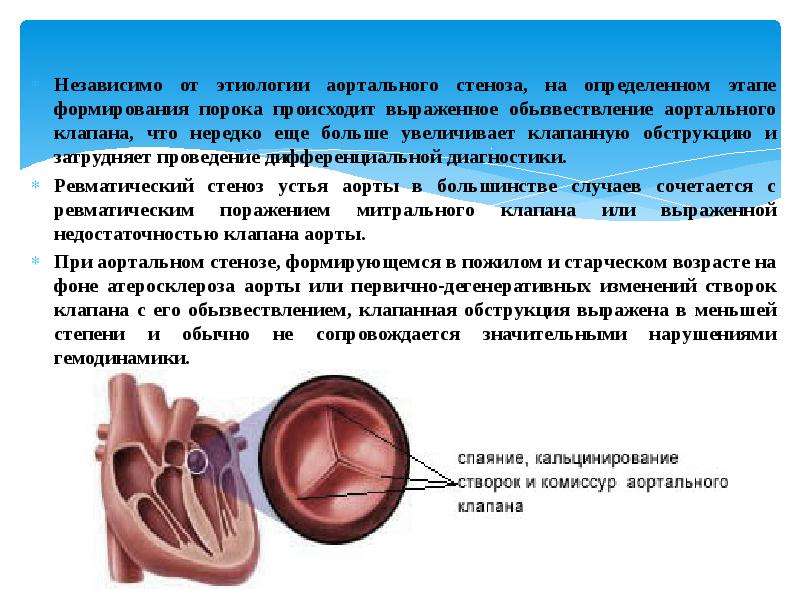
 Это приводит к усталости или одышке.
Это приводит к усталости или одышке.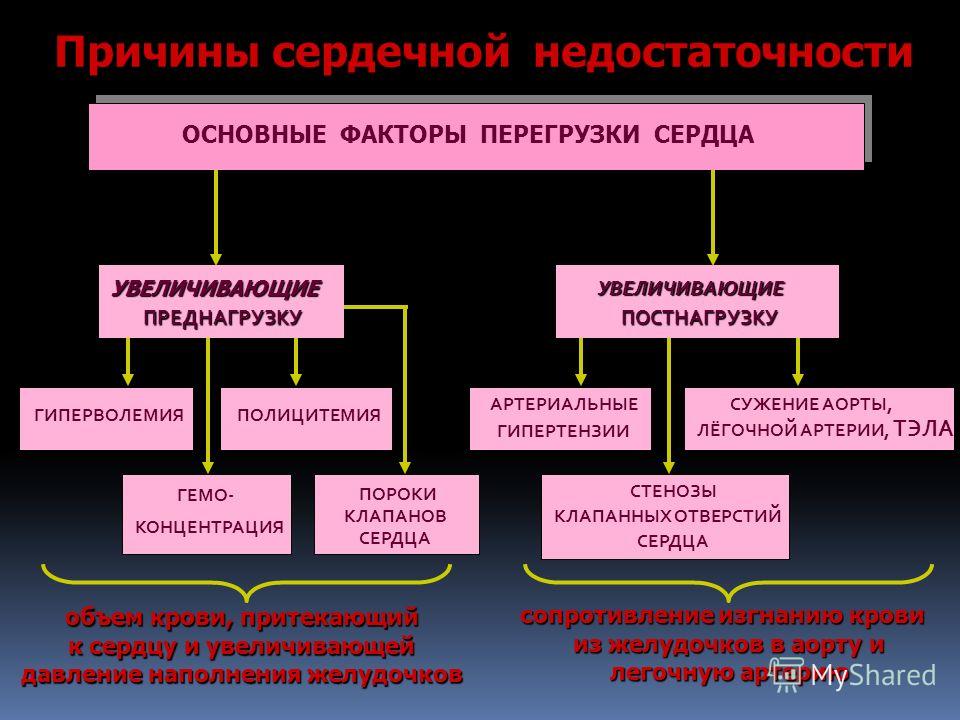

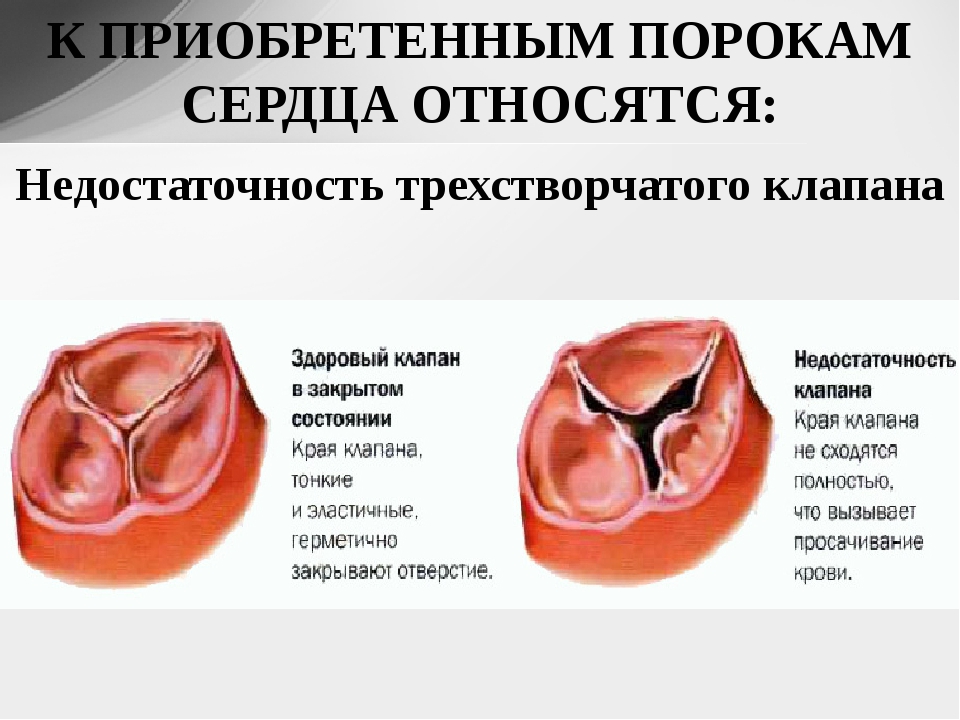 2 кг. (В клиническом исследовании изучались пациенты с массой тела менее 5,2 кг, но из-за плохого результата этим пациентам было противопоказано размещение устройства. Данные этих пациентов не были включены в общий анализ.)
2 кг. (В клиническом исследовании изучались пациенты с массой тела менее 5,2 кг, но из-за плохого результата этим пациентам было противопоказано размещение устройства. Данные этих пациентов не были включены в общий анализ.)
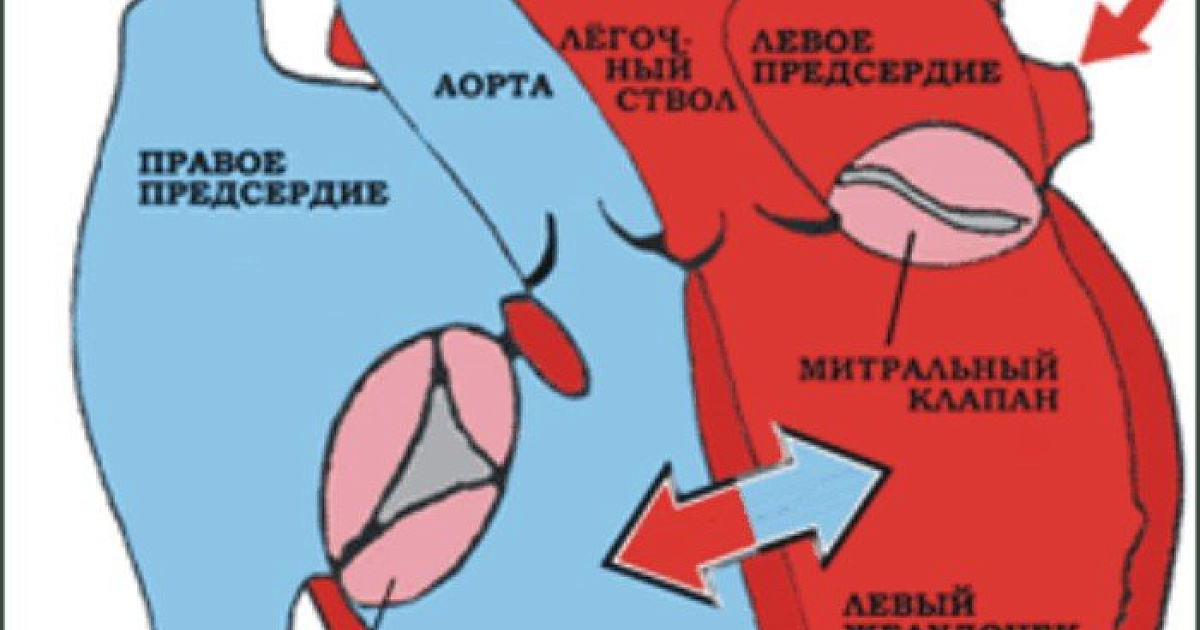
 Симптомы могут включать затрудненное дыхание или отек лица или горла. Хотя данные в настоящее время ограничены, возможно, что у некоторых пациентов может развиться аллергия на никель, если это устройство будет имплантировано.
Симптомы могут включать затрудненное дыхание или отек лица или горла. Хотя данные в настоящее время ограничены, возможно, что у некоторых пациентов может развиться аллергия на никель, если это устройство будет имплантировано.