Бронхиальная астма — это воспаление в дыхательных путях, имеющее аллергический генез и хронический характер протекания.
Содержание этой статьи
Состояние приводит к нарушению бронхиальной проходимости, в результате чего развиваются приступы с явлениями экспираторной отдышки, кашель, эпизоды удушья, свистящее дыхание. Про симптомы и лечение бронхиальной астмы у детей читайте далее.

Причины
Зачастую дети заболевают атопической бронхиальной астмой.
Ее главный причинно-наследственный фактор — аллергия, которая приводит к сужению просвета бронхов.
Чаще всего она развивается, если ребенок имеет сенсибилизацию (специфическую повышенную чувствительность) к следующим аллергенам-раздражителям:
- белок, который содержится в слюне, сальных железах, перхоти животного и оседает на его шерсти;
- пыль;
- споры плесени;
- пыльца растений.
Для грудничков причиной развития болезни могут стать пищевые аллергены, например, томаты, мед, цитрусовые, шоколад, животный белок и др. Также распространены случаи повышенной чувствительности к бытовой химии (порошки, мыло, шампунь), лекарствам (очень часто антибиотики, витаминные комплексы, вакцины).
Немного реже триггерами болезни выступают инфекционные агенты: вирусы (грипп, ОРВИ), бактерии (стафилококк, пневмококк, стрептококк и др.).
Приступ могут спровоцировать следующие факторы: холодный ветер, табачный дым, изменение погодных условий. Возникает заболевание зачастую на фоне отягощенной наследственности, т. е. когда родители или один из них имеет склонность к аллергическим реакциям.
Астма у детей – Доктор Комаровский. Видео:
Астма у детей: признаки и симптомы
Что касается того, с чего и как начинается астма у детей, то первый признак развивающегося заболевания — кашель, который не проходит длительное время и не купируется лекарственными средствами.
Сначала он всегда сухой, удушающий, появляется преимущественно по ночам. Зачастую протекает как самостоятельный симптом без температуры и других осложнений (в некоторых случаях сопровождается слезотечением).
Спустя 2-3 недели снижается иммунитет, нередко присоединяется вторичная инфекция. Кашель становится тяжелым, затяжным. Ребенку сложно отхаркивать, повышается температура.
О том, что развивается бронхиальная астма, можно заподозрить по тому факту, что ребенок болеет бронхитом больше 4 раз в год. Такое частое нарушение работы дыхательной системы должно насторожить родителей и стать причиной комплексного обследования для выявления причины патологического состояния.
Если заболевание уже в хронической форме, то оно проявляется периодическими обострениями, между которыми ребенок может чувствовать себя практически здоровым. Что касается самого приступа, то он протекает в нескольких фазах: предвестники обострения астмы, приступы удушья, послеприступный период.

Симптомы астмы на ранней стадии у ребенка:
- за 2-3 дня до приступа ребенок становится беспокойным;
- появляется слабый, но частый сухой кашель;
- кожный покров бледнеет, становится липким;
- у малышей до 2 лет расширяются ноздри при вдохе;
- ребенку тяжело сделать вдох, чтобы это сделать, он втягивает живот, поднимает плечи, — это помогает глубже вдохнуть;
- появляется дискомфорт в грудине.
Сам приступ сопровождается отдышкой экспираторного типа, т. е. затрудненным выдохом, связанным с сужением просвета бронхов. Начинается по-разному: остро (при аллергическом генезе) и постепенно (при инфекционном генезе).
У ребенка появляется ощущение сдавливания грудины и нехватки кислорода. Дыхание сопровождается свистом, хрипами, которые отчетливо слышны даже на расстоянии. Нередко приступ протекает наряду с панической атакой — сильный испуг, тахикардия, тремор рук, дезориентация, бледность кожи.
Во время приступа наблюдается цианоз носогубного треугольника. Ребенок не может говорить и ловит воздух ртом. Кожный покров покрывается холодным потом. Повышается АД.
Продолжительность может быть разной: от нескольких минут до нескольких часов.
В последнем случае, если приступ длится более 6 часов, то приходится говорить об астматическом статусе у ребенка.
Завершается отхождением густого вязкого секрета из бронхов, что облегчает дыхание. Приступ сильно выматывает и физически, и морально, поэтому ребенок еще некоторое время после него может быть ослабленным, сонливым, вялым, заторможенным. На смену тахикардии приходит брадикардия, высокому АД — низкое.
Классификация
По тяжести протекания патология классифицируется на 3 степени: легкая, средняя, тяжелая. В первом случае приступы беспокоят не чаще 1 раза в неделю и быстро купируются. Во втором и третьем случае обострения могут возникать ежедневно, купируются гораздо сложнее.
Астма – не приговор. Видео:
Диагностика
Чтобы поставить диагноз, понадобится консультация нескольких врачей: терапевта, пульмонолога, аллерголога.
Специалисты проводят физиакальное обследование (ЧСС, наличие отдышки, хрипов на выдохе), учитывают жалобы пациента, клинические проявления, изучают анамнез болезни.
Проводят аускультацию (выслушивание грудной клетки фонендоскопом), перкуссию (простукивают грудную клетку и анализируют возникающий звук).
Для подтверждения диагноза могут назначить лабораторные и инструментальные обследования. К первым относятся:
- общий анализ мочи, мокроты, крови;
- анализ на специфический и общий иммуноглобулин Е;
- анализ на газовый состав крови.
Также могут назначить инструментальные диагностические манипуляции:
- рентгенография;
- спирометрия;
- пикфлоуметрия.
Дополнительно проводят аллергические пробы (аппликационные, внутрикожные, скарификационные). Они помогают выявить раздражитель, к которому у ребенка развита сенсибилизация.
Лечение
Поскольку болезнь является хронической, основу лечения должна составлять элиминация (исключение) аллергена, а также медикаментозное лечение, направленное на снижение вероятности развития приступов и купирование обострений.
Ребенку потребуется прием антигистаминных препаратов. Эти лекарства блокируют действие гистамина, который в огромном количестве выбрасывается в кровь при контакте с раздражителем и вызывает аллергическую реакцию. Препараты и дозировку назначают индивидуально, в зависимости от клинических проявлений, возраста ребенка:
- 0-3 года: капли фенистил, сироп зодак, капли зиртек;
- 3-6 лет: кларитин, трексил, супрастин;
- 6-12 лет: тавегил, эреспал, цетрин, аллертек;
- после 12 лет: лордестин, аллегра, фексадин, норастемизол.
Если невозможно избавиться от потенциальных раздражителей, а антигистаминная терапия не приносит должного эффекта, проводят специфическую иммунотерапию.
Она предполагает снижение сенсибилизации организма путем введения (парентерального, перорального или сублингвального) аллергена, начиная минимальной дозировки с ее постепенным увеличением. Это помогает организму адаптироваться к раздражителю и в менее острой форме реагировать на него.

Чтобы купировать приступ, назначают бета-адреномиметики (фенотерола гидробромид после 6 лет, сальбутамол после 4 лет, орципреналин после 12 лет) в виде аэрозоля. Они помогают быстро расширить просвет бронхов, улучшить прохождение мокроты.
Также для устранения приступов назначают медикаменты группы м-холинолитиков: аэрозоли ипратропия бромида, а также комбинации с фенотеролом. Они расширяют бронхи, снижают гиперпродукцию мокроты, подготавливают дыхательные пути к аэрозольному введению других лекарственных средств (например, муколитиков).
Для тяжелых форм болезни назначают гормоны. Глюкокортикостероиды необходимы практически четверти пациентам, которые болеют бронхиальной астмой.
Назначают преднизолон (часто вместе с антацидными препаратами, защищающими слизистую оболочку желудка).
Бронхиальная астма у взрослых: симптомы и лечение. — здесь больше полезной информации.
При стационарном лечении могут назначить инъекционное введение лекарств. Дозировки и препараты выбираются строго индивидуально, поскольку суть терапии бронхиальной астмы заключается в том, чтобы использовать медикаменты в минимальной эффективной дозе, а также пробовать еще больше ее снижать для уменьшения нагрузки на детский организм.
Бронхиальная астма у детей: рекомендации по профилактике болезни
Профилактика бронхиальной астмы у детей может быть первичной и вторичной. Первичная заключается в исключении или ограничении всех возможных факторов, которые могут привести к развитию болезни. Для этого необходимо:
- своевременно лечить кашель, аллергозы, выявлять и исключать раздражитель;
- проходить профилактические осмотры у педиатра, а если беспокоит кашель, то посетить пульмонолога, аллерголога.
Что касается вторичной профилактики, то она необходима, когда диагноз уже поставлен. Она направлена на предотвращение приступа и смягчение его протекания. Для этого лечение бронхиальной астмы у детей дополнительно должно включать гипоаллергенную диету, исключение контакта с домашними питомцами, чистые условия проживания.
В целях профилактики обострений и развития перекрестной аллергической реакции гигиеническая косметика, ткань одежды, постельное белье, средства бытовой химии должны быть гипоаллергенными.
Необходимо всегда иметь с собой ингалятор от астмы, чтобы в случае приступа ребенок смог его купировать.
Прогноз болезни и ее протекание во многом зависит от сроков начала лечения. Если не предпринимать никаких мер, то заболевание осложняется, принимает хроническую форму, а приступы становятся более частыми и тяжелыми. Поэтому не нужно ждать, пока кашель пройдет сам собой. Возможно, его систематическое проявление уже сейчас является первым признаком астмы.
– оцените статью, 5 / 5 (кол-во голосов — 1) You need to enable JavaScript to vote
Понравилась статья – 6 ? Покажите её друзьям:
HealFolk.ru
Бронхиальная астма – одно из наиболее распространенных хронических
заболеваний среди детей. Мы расскажем как выявить первые симптомы, что делать, если
признаки астмы обнаружены и как контролировать бронхиальную астму.

Содержание:
Бронхиальная астма – одно из наиболее распространенных хронических заболеваний среди детей. В последнее время наблюдается стабильный рост заболеваемости астмой среди всех возрастных групп. Очень часто дебют заболевания приходится на ранний (дошкольный) возраст.
Бронхиальная астма – это хроническое воспалительное заболевание дыхательных путей, проявляющееся кашлем, одышкой, затрудненным свистящим дыханием, особенно на выдохе. Эквивалентами приступа у маленьких детей могут быть эпизоды затрудненного свистящего дыхания с удлиненным выдохом. Встречается также атипичное проявление астмы, при котором главным симптомом является упорный и длительный кашель.
Основные факторы и механизмы развития астмы у детей
Ведущим механизмом при развитии бронхиальной астмы является гиперреактивность – повышенная реакция бронхов на различные раздражители. Развитие астмы происходит в результате взаимодействия внутренних факторов и воздействий внешней среды.
К внутренним факторам, влияющим на развитие бронхиальной астмы относят:
- Генетическая предрасположенность к аллергическим заболеваниям (атопии). Стандартный риск появления симптомов астмы у детей составляет 10%. Если астмой страдает один из родителей, то вероятность развития болезни у детей возрастает до 20%, а если оба родителя – то до 35-42%.
- Генетическая предрасположенность к бронхиальной гиперреактивности.
- Пол (среди детей чаще заболевают мальчики, а среди подростков и взрослых – женщины).
Внешними факторами, запускающими развитие астмы заболевания являются:
- Аллергены. Чаще всего это клещи домашней пыли, пыльца растений, плесневые грибы, контакт с домашними животными. Приступы бронхиальной астмы могут быть связаны с употреблением некоторых пищевых продуктов, а так же непереносимостью аспирина и других нестероидных противовоспалительных препаратов.
- Инфекционные агенты. В развитии бронхиальной астмы важная роль принадлежит вирусным инфекциям. Механизм отрицательного воздействия вирусов на бронхи заключается в усилении гиперреактивности бронхов, повреждению эпителия дыхательных путей, избыточной продукции иммуноглобулинов Е. Инфицирование Mycoplasma pneumoniae является одной из основных причин кашлевого варианта астмы, симптомы которого характеризуются хроническим умеренным воспалением, сопровождающимся умеренным бронхоспазмом и клиническими симптомами в виде длительного кашля в ночное время суток.
- Экологические факторы – это загрязнители воздуха, такие как озон, диоксиды серы и азота, продукты сгорания дизельного топлива и др.
- Курение табака (активное и пассивное) имеет огромное значение для развития бронхиальной астмы у детей и рассматривается как один из сильнейших факторов риска
Среди основных неспецифических факторов, служащих триггерами обострений астмы можно назвать также физические нагрузки, эмоциональный стресс и смена климата.
Современное представление механизма развития бронхиальной астмы
у детей основано на ведущей роли аллергического (IgE-зависимого)
воспаления бронхов. Результатом этого воспаления является повышенная
секреция слизи, гиперемия и отек слизистой оболочки бронхов, и как
следствие — сужение их просвета. В дальнейшем наблюдается инфильтрация
слизистой оболочки бронхов эозинофилами, тучными клетками,
лимфоцитами, которые запускают и поддерживают каскад воспалительных
реакций. В связи с этим воспаление в бронхах носит персистирующий (т.е.
постоянный) характер и сохраняется в период между обострениями, что
определяет необходимость длительной постоянной базисной
противовоспалительной терапии. Последствием такого длительного
воспаления при отсутствии адекватного лечения, является изменение
структуры бронхов и утолщение их стенки (ремоделирование), что может
приводить к таким осложнениям, как хроническая обструктивная болезнь
легких. Установлено, что структурное ремоделирование дыхательных путей
встречается среди всех возрастных групп, включая дошкольников.
У детей чаще всего встречается атопическая (аллергическая) и вирус-
индуцированная астма (т.е. появление приступов при вирусных инфекциях).
Реже выявляется астма физического напряжения. Существует форма астмы,
связанная с ожирением, что чаще всего бывает у подростков.
Основные признаки астмы у детей
Несмотря на то что, астма может иметь схожую с другими
заболеваниями симптоматику, данная проблема в современной медицине
определяется достаточно точно и быстро.
На приеме у аллерголога в Москве и других городах врач проводит
дифференциальную диагностику астмы со следующими заболеваниями и
состояниями:
- наличие в дыхательных путях инородных тел,
- бронхогенные кисты,
- облитерирующий бронхиолит,
- ОРВИ,
- муковисцидоз,
- ларингоспазм,
- трахео- и бронхомаляции.
Тем не менее, типичная астма имеет ряд характерных симптомов:
- приступы удушья и\или одышки
- свистящие дистанционные хрипы, преимущественно на выдохе
- приступообразный кашель и невозможность откашляться во время приступа
- учащенное сердцебиение
- появление вязкой отходящей мокроты после приступа
- в тяжелых случаях присоединение таких симптомов как синюшный цвет кожных покровов из-за нехватки воздуха, участие в акте дыхания вспомогательной мускулатуры плечевого пояса, принятие вынужденной позы (ребенок опирается на какой-либо предмет)
Течение астмы, возможные осложнения
Течение бронхиальной астмы можно представить следующими стадиями:
- Ремиссия, т.е. отсутствие симптомов заболевания. Бывает нескольких
видов: полная, неполная и фармакологическая. При полной ремиссии
ребенок выглядит абсолютно здоровым, ведет обычный образ жизни.
При неполной ремиссии нет особого дискомфорта, но при физических
нагрузках появляется одышка, быстрая утомляемость, хрипы.
Фармакологическая ремиссия предполагает нормализацию образа
жизни только на фоне приема лекарственных препаратов - Обострение, т.е. период появлений симптомов заболевания.
Клинически в этот период у ребенка определяется сухой
приступообразный кашель, экспираторная одышка, диффузные сухие
свистящие хрипы, особенно на выдохе, вздутие грудной клетки.
Симптомы могут усиливаться ночью или в предутренние часы.
Обострения чаще всего протекают в виде приступов. Одним из самых
явных признаков надвигающегося приступа является посинение
носогубного треугольника. Продолжающиеся более 6 часов подряд
приступы астмы расцениваются как астматический статус. Он требует
проведения неотложных медицинских мероприятий. По его
завершению ребенок становится заторможенным, вялым, уставшим,
после чего следует быстрое засыпание и продолжительный сон.
Следует отметить значительную роль сопутствующих заболеваний в
течении бронхиальной астмы. Наиболее часто наблюдается сочетание астмы
с другими аллергическими заболеваниями (атопический дерматит,
аллергический ринит), что может приводить к более тяжелому течению
астмы. Хроническая гастро-дуоденальная патология, болезни эндокринной
системы также могут быть причиной неполного контроля бронхиальной
астмы.
Диагностика бронхиальной астмы
Стандартный набор действий при подозрении астмы у ребенка, это
вызов участкового педиатра на дом или личное посещение врача. Уже
педиатр принимает решение, к какому специалисту направить ребенка для
уточнения диагноза и определения дальнейшего лечения.
Диагностика бронхиальной астмы у детей базируется на основании
оценки данных анамнеза, жалоб и клинических симптомов, а также данных
дополнительных исследований. У детей младше 5 лет диагностика астмы
вызывает определенные затруднения, поскольку симптомы болезни в этом
возрасте неспецифичны и могут отмечаться при разных заболеваниях.
Затрудняет постановку диагноза еще и сложность оценки функции внешнего дыхания у детей раннего возраста. Исследование функции внешнего
дыхания (ФВД) является обязательным у детей старше 5 лет.
Пикфлоуметрия – важный метод диагностики и последующего контроля
за течением астмы у детей старше 5 лет с целью ежедневного мониторинга
течения заболевания. С помощью этого метода определяют пиковую
скорость выдоха (ПСВ). Её вариабельность является важным критерием
тяжести и стабильности состояния, и напрямую коррелирует с
гиперреактивностью бронхов.
Обязательным для всех больных с бронхиальной астмой является
аллергологическое обследование, которое включает в себя проведение
кожного тестирования или определение уровня общего и специфических
иммуноглобулинов E в сыворотке крови.
Лечение бронхиальной астмы, профилактика и методы ее контроля
Лечение бронхиальной астмы – длительный процесс. Для достижения
оптимального результата очень важным является строгое соблюдение всех
рекомендаций лечащего врача. Если не обращаться за медицинской
помощью и заниматься самолечением, то резко возрастает риск
осложнений, приводящих к дыхательной недостаточности.
Практически всегда лечение начинается с прохождения теста по
контролю над астмой, основанного на самостоятельном наблюдении за
симптомами болезни. Пройдите его прямо сейчас у нас на сайте!
Залогом успешного лечения на первом этапе является проведение
элиминационных мероприятий, направленных на уменьшение или
исключение воздействия причинных аллергенов.
Лечение заболевания медикаментами
Основой фармакотерапии бронхиальной астмы является базисная
(профилактическая, противовоспалительная) терапия, под которой
понимают регулярное длительное применение препаратов, купирующих
аллергическое воспаление в слизистой оболочке дыхательных путей, что в
свою очередь приводит к уменьшению бронхиальной гиперреактивности,
восстановлению бронхиальной проходимости и предупреждению
структурной перестройки стенки бронхов. Наибольшей эффективностью в
этом плане обладают ингаляционные глюкокортикостероиды. Их
рекомендуют как препараты первого выбора для лечения персистирующей
астмы любой степени тяжести. Базисная терапия должна проводиться
постоянно. Прибегать к самостоятельной отмене лекарств – запрещено. Доза
препарата может снижаться исключительно по назначению врача и только в
том случае, если приступов астмы не было на протяжении не менее 6
месяцев. Полная отмена терапии допускается при ремиссии болезни не
менее 2 лет.
Важный момент! Если применяются ингаляторы, то ребенку
необходимо помогать правильно вводить лекарственный препарат и научить
его использовать строго назначенные дозы.
Антагонисты лейкотриеновых рецепторов могут быть альтернативой
ингаляционным кортикостероидам и применяться в качестве терапии первой
линии при легкой персистирующей астме и в качестве дополнения к
ингаляционным стероидам при легкой и среднетяжелой персистирующей
астме.
Для лечения тяжелой астмы используются анти-IgE-препараты, которые
являются принципиально новым классом лекарственных средств.
Уже длительное время в лечении бронхиальной астмы активно
применяется аллегенспецифическая иммунотерапия (АСИТ) — введение в
организм малых доз причинно-значимых аллергенов в возрастающих
концентрациях. В результате уменьшается выраженность симптомов и
потребность в лекарственных препаратах, снижается аллергенспецифическая
и неспецифическая бронхиальная гиперреактивность. АСИТ проводится в
периоде ремиссии заболевания.
Следует помнить, что своевременное выявление бактериальных очагов
инфекции и санация верхних дыхательных путей позволяет добиться
уменьшения длительности обострения бронхиальной астмы у детей.
Контроль бронхиальной астмы
Целью лечения бронхиальной астмы является достижение и
поддержание контроля над клиническими проявлениями заболевания.
Контроль над бронхиальной астмой предусматривает отсутствие симптомов
заболевания и предупреждение возникновения обострений. В настоящее
время разработано несколько инструментов для оценки контроля над
астмой, одним из которых является Тест по контролю над бронхиальной
астмой у детей (Childhood Аsthma Сontrol Тest). Он представляет из себя
вопросник, позволяющий врачу и пациенту (родителю) быстро оценить
выраженность симптомов астмы и потребность в изменении объема
лекарственных препаратов.
Профилактика астмы
Профилактика бронхиальной астмы бывает первичной и вторичной.
Первичная профилактика включает в себя комплекс следующих
мероприятий:
- Соблюдение будущей матерью рациональной диеты
- Устранение профессиональных вредностей с первого месяца
беременности. - Прием лекарственных препаратов строго по показаниям.
- Грудное вскармливание ребенка не менее чем до 4-6 месяцев.
- Профилактика и лечение хронических очагов инфекции у матери как
фактора, влияющего на процесс активации определенных типов
лимфоцитов у плода. - Прекращение активного и пассивного курения как фактора,
способствующего раннему формированию повышенной
чувствительности ребенка и повышающего его восприимчивость к
вирусным инфекциям.
Вторичная профилактика:
- Устранение контакта с аллергенами. Здесь очень важен комплексный
подход к устранению аллергенов и раздражающих веществ из
окружающей среды. Отдельные мероприятия рассматриваются как
малоэффективные. - Борьба с неблагоприятными факторами внешней среды.
- Образовательные программы, посещение астма-школы.
- Регулярные занятия спортом.
- Санаторно-курортное лечения в условиях морского или горного
климата.
Вывод
Важно! Как бы то не казалось, астма – это не приговор! Согласно
данным Всемирной организации здравоохранения, у 20-40% детей с
установленной бронхиальной астмой, симптомы заболевания полностью
проходят после пубертатного периода. У других — болезнь остается на всю
жизнь, но при нормализации образа жизни, правильном лечении можно
свести к минимуму количество приступов и добиться стойкой и длительной
ремиссии заболевания. В любом случае можно уверенно сказать, что
современные методы лечения и профилактики позволяют полноценно жить
с диагнозом «Бронхиальная астма».
Бронхиальная астма – сложное хроническое заболевание бронхов. Особенно опасно оно у детей, так как может вызывать непроходимость бронхов за счет резкого увеличения слизи в бронхиальном дереве. Астма у ребенка может развиться в любом возрасте, даже в младенчестве. 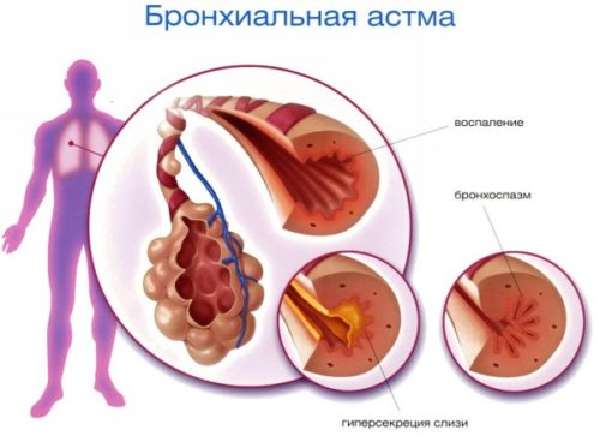
Почему развивается бронхиальная астма у ребенка?
Хроническое заболевание, характеризующееся воспалением бронхов и выделением слизи, возникает по нескольким причинам. Дети наиболее подвержены проявлениям болезни, так как их дыхательная система еще слабая, воспринимает все раздражители резко и интенсивно реагирует на них. Причинами заболевания являются:
- Пол ребенка – доказано, что мальчики чаще болеют этим заболеванием, так как у них анатомически дыхательные пути уже, чем у девочек. В результате воспаления происходит сужение просвета, и бронхиальный спазм, так как все пути перекрываются воспаленными тканями и слизью.

- Наследственность – если в детстве или во взрослом возрасте хоть один родитель периодически переносит приступ бронхиальной астмы, высокая вероятность возникновения болезни и у ребенка.

- Аллергическое заболевание кого-либо из родственников может послужить началом бронхиальной астмы ребенка. Астматические приступы в первый год жизни возникают из-за пищевой аллергии, с возрастом раздражителями для его иммунной системы являются пыль, лекарства, пыльца трав и цветов, пища, плесень в помещении. Поэтому для профилактики астмы родители маленьких детей убирают из помещения домашних животных, так как аллергены атакуют слабый детский организм.

- Большая масса тела. Бронхиальная астма у детей часто появляется при ожирении или большом весе. Причина в том, что лишние килограммы приводят к высокому расположению диафрагмы, что затрудняет анатомически правильную вентиляцию легких. Ребенок не может вдохнуть «полной грудью», свободно и на весь объем легких набрать воздух. В результате этого дети начинают страдать одышкой, что впоследствии приводит к развитию астмы.
- Частые болезни вирусной этиологии в маленьком возрасте могут привести к этому хроническому заболеванию. Если ребенок часто болеет ОРВИ или бронхитом, возможно, что в скором времени проявятся симптомы бронхиальной астмы. С каждой перенесенной болезнью легкие и бронхи теряют свою функциональность, изменяется структура бронхов. В таком состоянии их легко поражают разные аллергены, обитающие вокруг человека.

- Психоэмоциональные причины – доказано, что ларингические и бронхиальные спазмы могут возникнуть у чувствительных детей, если за 2 часа до сна они испытали сильное эмоциональное потрясение. Когда ребенок переживает разные стрессы постоянно (ссоры в семье, тревогу, страх, напряжение, физические нагрузки, резкое изменение температурного режима, погоды), организм реагирует на это астматическими приступами.
- Ухудшение экологии в месте проживания детей. Значительно ухудшилось качество вдыхаемого воздуха. Вместе с воздухом маленькие жители вдыхают промышленные выбросы, выхлопные газы, продукты горения вредных веществ, бытовые аэрозоли. Это негативно сказывается на функциях бронхов, происходят иммунные нарушения и развитие хронических заболеваний. Вдыхание табачного дыма также отрицательно влияет на иммунитет деток.

- Медикаментозные причины – бронхиальная астма у детей часто проявляется после приема аспирина (ацетилсалициловой кислоты) или каких-либо микстур, капсул, содержащих пищевые красители. Аспирин не является аллергеном для человека, но при его распаде в организме человека на мелкие частицы и после химических реакций некоторые вещества способны вызвать бронхоспазмы.
Важно: В первый месяц после родов большая вероятность того, что болезнь развивается по причине курения мамы в период вынашивания малыша. Также причиной является ее употребление в пищу продуктов, вызывающих аллергию, инфекционные болезни при беременности. 
Патологии желудочно-кишечного тракта только усугубляют течение бронхиальной астмы. Симптомы и лечение в таком случае будут отличаться от легкой степени заболевания. При поражении кишечника токсинами бактерии всасываются в кровь, это ухудшает состояние и без того слабых бронхов.
Периоды астмы
Заболевание у детей в зависимости от возраста, причин и степени тяжести протекает по-разному: изменяются симптомы бронхиальной астмы, скорость купирования приступа и дальнейшее лечение. Проявления болезни разделяют на три периода.
Время ремиссии
Состояние, при котором маленького пациента почти ничего не беспокоит: нет явного кашля, свистящего дыхания, возникновения удушья. Стадия ремиссии – это перерыв между приступами. Когда болезнь проявляется в раннем возрасте, тяжело протекает, головной мозг не получает необходимого питания. В результате мозг ребенка также не выполняет все функции. Малыш начинает плакать по пустякам, наблюдаются перепады настроения, некоторые психические процессы немного отстают в развитии. Ремиссия проявляется по-разному: одни дети ведут привычный образ жизни, другим сложно играть в подвижные игры, третьи без лекарств не могут выполнять привычные действия.
Обострение
Развивается в короткие сроки, это время, в которое происходят спазмы бронхов. По характеру протекания болезни в период обострения лечащим врачом делается вывод о степени тяжести болезни.
Характеристика приступа
Это состояние, при котором проявляются основные симптомы заболевания. Очень важно для родителей вовремя распознать начало приступа и максимально быстро его остановить. Для этого нужно быть чуткими к жалобам ребенка о проблемах с дыханием, прислушиваться к его речи и дыханию во время сна. Ведь приступы бронхиальной астмы у ребенка часто случаются внезапно ночью. Поэтому до сна нужно проанализировать его дыхание: 
- в спокойном состоянии он должен дышать приблизительно 20 раз;
- внешне не должно быть видно никаких усилий во время вдоха и выдоха, если дети подбирают удобное положение для вдоха, это говорит о сложностях в дыхании;
- перед приступом сильно расширяются ноздри, ребенок «запасается воздухом»;
- важно услышать, есть ли хрипы или сипение при дыхании, если они есть, слышится шипящий звук в маленькой вибрацией, это свидетельствует о начале приступа;
- о начале приступа можно узнать по частому сухому кашлю;
- внешне ребенок может измениться до обострения бронхиальной астмы: возможна синюшность носогубного треугольника, липкость кожи, холодные конечности (все это из-за нехватки кислорода).

Симптомы астмы у детей
Родителям важно знать, как проявляется бронхиальная астма, чтобы вовремя помочь ребенку и не допустить ухудшения его состояния. Признаками бронхиальной астмы у детей является:
- свистящее дыхание;
- сухой частый кашель, особенно ночью;
- чувство тяжести в грудной клетке, обостряется после физических нагрузок;
- кашель, свист при дыхании после общения с животными, которые имеют шерсть;
- сухой кашель, сложности вдоха и выдоха после приема лекарств;
- чувство заложенности в груди, что-то мешает;
- ребенку остро не хватает воздуха при вдохе;
- чувство, что маленький пациент никак не может выдохнуть воздух, выдох затягивается и сопровождается свистом и хрипом;
- ребенок ищет оптимальное положение для удобного вдоха и выдоха.
Важно: При стремительном ухудшении самочувствия ребенка родителям нужно сразу вызывать скорую медицинскую помощь. Это может возникнуть и при неправильном применении бронхорасширяющих препаратов. Частое и неправильное применение ингаляторов приводит к увеличению интенсивности симптомов бронхиальной астмы у детей. 
Формы болезни
Как лечить бронхиальную астму у детей, зависит от формы болезни. Всего медицине известны 3 формы заболевания:
- Кашлевая – возникает из-за воздействия аллергенов, но проявляется через постоянный, надрывный сухой кашель. При этой форме у ребенка нет одышки, хрипов и тяжелого дыхания. Но при кашле не выделяется слизь. Приступ такой формы астмы может возникнуть в любое время суток. Данная форма тяжело диагностируется, так как по симптомам похожа на другие болезни и рентген, спирометрия могут не показать отклонений в работе бронхов. В этом случае назначается тест: ребенок вдыхает метахолин. При данной форме болезни бронхи отреагируют спазмами и сужениями. После диагностики ребенку дают бронходилататор.

- Вирусиндуцированная – у детей после частых вирусных заболеваний возникает эта форма астмы. Под воздействием вирусов бронхи становятся гиперактивными. Проявляется это через першение в горле, покашливание, повышенная чувствительность к запахам, температурному режиму. Обычное лечение ОРВИ, физиотерапия, могут только ухудшить состояние больного.
- Атопическая – эта форма болезни развивается преимущественно из-за наследственного фактора. Часто такая болезнь проявляется в 2-3 года. Симптомами атопической формы астмы являются приступы удушья, заложенность и зуд в носу, чихание, першение в горле, сухой кашель. Приступ длится не долго. Если приступ быстро не проходит, большая вероятность возникновения астматического статуса.

Лечение астмы у детей
Для купирования приступа и предотвращения его повторного появления необходимо использовать все эффективные методы. К таким относятся не только лекарственные препараты, но также диета, обеспечение необходимых условий маленькому пациенту и изменение способа жизни.
Медикаментозное лечение
Когда бронхиальная астма начинает проявляться, это всегда вызывает у родителей панику, так как у маленьких детей симптомы особенно выражены. Поэтому каждый родитель ребенка группы риска должен знать, какие лекарства могут сразу снять приступ, а какими следует запастись на долгий период лечения у ребенка бронхиальной астмы. Лечение должно происходить только под присмотром врача, так как маленькие дети сложно переносят заболевание, и часто им требуется незамедлительная терапия гормонами. Гормональные препараты, применяемые беспорядочно и без строгой дозировки, могут негативно повлиять на дальнейший рост и развитие малыша.
Бывает симптоматическое и базисное медикаментозное лечение, бронхиальная астма сложна в подборе необходимых препаратов и длительной терапии с периодами обострения и ремиссии.
Симптоматическая терапия
Это препараты, направленные на помощь при приступе астмы, которые быстро расширяют бронхи, обеспечивая ребенку возможность вдохнуть. Это такие препараты, как Вентолин, Сальбутамол, Беротек. Если иммунная система малыша слишком ослаблена, и заболевание протекает тяжело, применяются кортикостероидные препараты (на основе гормонов). 
Часто используются лекарства в виде аэрозоля. Но с ними также нужно быть осторожными: маленькие дети не могут вовремя вдохнуть препарат, могут закашляться от них еще больше, активное вещество в этом случае достигает бронхов не в полном объеме, а порядка 20 %. Используются симптоматические препараты также с помощью небулайзера. Они относятся к ингаляционным средствам и помогают быстро снять спазм.
Оптимальными методами введения лекарственных веществ в организм ребенка являются спейсер, циклохалер, турбухалер, система «легкое дыхание». Это специальные камеры, в которые попадает лекарство, а затем оно поступает в дыхательные пути человека. С помощью этих приспособлений активное вещество препаратов (аэрозоли, порошки) лучше усваивается и в большем объеме поступает в бронхи. Нет опасности, что ребенок закашляется от резкого поступления лекарства, так как эти камеры позволяют с меньшей скоростью впрыскивать лекарство. 
Симптоматические препараты не способны вылечить детей, они помогают лишь на короткий промежуток времени, а после окончания их действия у маленького пациента опять может возникнуть астматический приступ.
Базисная терапия
Такое лечение бронхиальной астмы у детей подразумевает применение нескольких видов веществ, в зависимости от степени тяжести болезни и индивидуальных особенностей малыша. Применяются следующие препараты:
- Антигистаминные – снимают отек, к ним относятся Тавегил, Аллерзин, Супрастин, Кларитин и другие.

- Вещества, укрепляющие мембрану клеток, к таким относят Кетотифен, Интал и так далее.

- Разные гормональные препараты, предупреждающие возникновение повторных приступов астмы.
- Антибактериальные препараты, применяемые для лечения хронических инфекционных очагов. Антибиотики бывают разного действия и назначаются только врачом.

- Ингибиторы лейкотриенов (Сингулар), кромоны (Кромогликат). Эти вещества позволяют организму ребенка снизить чувствительность к аллергенам. Особенно они актуальны при аллергии на цветение растений, пыль, если нет возможности уехать от экологически неблагоприятных условий проживания.

Базисная терапия используется длительное время. Снижать или увеличивать дозу может только врач, и это делается строго под его контролем, чтобы не привести к ухудшению состояния больного. Если приступов не было в течение полугода, возможно незначительное снижение дозировки базового препарата. Спустя два года после последнего приступа врач имеет право отменить прием препарата до возникновения новых проявлений болезни.
Часто помимо этих препаратов назначаются иммуномодулирующие средства для повышения сопротивляемости организма.
Немедикаментозные методы лечения
К ним относятся:
- лечебная гимнастика;
- диета;
- физиотерапия;
- фитотерапия;
- посещение лечебных санаториев, курортов.
Существует несколько методов лечебной гимнастики при бронхиальной астме. Они совмещаются с диетой, физиотерапией. В санаториях правильно подобран рацион, процедуры и режим для детей.
Следует тщательно следить за рационом ребенка, чтобы не допускать попадания в организм аллергенов. Для этого нужно воздержаться от фруктов и овощей красного цвета (помидоры, клубника и т.д.), рыбы, жирных видов мяса, творога, йогуртов и других молочных продуктов с добавлением консервантов, шоколада, меда.
Особое внимание следует уделять профилактике заболевания и ранним жалобам детей, чтобы не запустить болезнь. Также важно укреплять иммунитет.
 Загрузка…
Загрузка…
Кто хоть однажды видел приступ удушья при бронхиальной астме у детей, тот вряд ли его забудет: ребенок вдохнул и не может выдохнуть, в груди у него все свистит и хрипит, он задыхается, губы синеют, в глазах смертельный ужас. Как помочь больному малышу? Можно ли избежать этого недуга?
Рассказывает врач пульмонолог-аллерголог высшей категории Наталья КРАСКОВСКАЯ.
Бронхиальная астма является одним из самых распространенных заболеваний детского возраста. От 5 до 10 процентов детей страдают этим заболеванием, и с каждым годом показатель увеличивается. Серьезную тревогу вызывает также рост смертности от бронхиальной астмы и количества госпитализаций в педиатрические учреждения.
В настоящее время бронхиальную астму у детей рассматривают как хроническое заболевание, основу которого составляют аллергическое воспаление дыхательных путей и гиперреактивность бронхов. Оно характеризуется периодически возникающими приступами затрудненного дыхания или удушья вследствие бронхоспазма, гиперсекреции слизи и отека слизистой оболочки бронхов. На основании типичных приступов удушья врач определяет диагноз “бронхиальная астма”. Иногда его ставят даже в тех случаях, когда у ребенка отмечается длительный сухой приступообразный кашель, который усиливается по ночам или при пробуждении.
Чаще всего бронхиальная астма возникает у детей школьного возраста, но может начаться и в грудничковом возрасте. До 11 лет встречается она чаще у мальчиков — это связано с анатомическими особенностями дыхательного тракта: он более узкий, чем у девочек. После 11 лет эта разница исчезает. У взрослых заболевание встречается чаще у женщин, чем у мужчин.
Причины бронхиальной астмы
— атопическую бронхиальную астму, связанную с попаданием в бронхи аллергена и развитие аллергической реакции;
— инфекционно-зависимую, неаллергическую, развивающуюся на фоне инфекционного поражения дыхательных путей.
При атопической бронхиальной астме приступ удушья развивается только при наличии аллергенов — разных веществ, обладающих общим свойством вызывать аллергическое воспаление.
У детей до года чаще всего виновниками заболевания оказываются пищевые и лекарственные аллергены: белок коровьего молока, прикормы, содержащие консерванты, цитрусовые, шоколад, яйца, клубника, мед. После двух лет на смену пищевым аллергенам приходят бытовые и грибковые. Самые распространенные — это микроскопические домашние клещи. Они живут в плинтусах, коврах, одеялах, в подушках и являются причиной круглогодичной астмы. Клещ достаточно нежен, погибает при низких и высоких температурах. Не зря раньше матрасы на мороз выносили. К бытовым аллергенам относятся также: домашняя пыль; шерсть и перхоть кошек и собак; корм рыбок, споры плесневых грибков, растущих в помещениях; тараканы и грызуны, у последних аллергеном является запах мочи и запах их самих.
У детей старше 3—4 лет самой частой причиной атопической бронхиальной астмы является аллергия на пыльцу растений и перекрестные реакции с пищевыми аллергенами.
При инфекционно-зависимой неаллергической бронхиальной астме перенесенные в раннем возрасте тяжелые респираторные инфекции, пневмонии, бронхиты, приводят к повреждению слизистой оболочки бронхов, снижают ее защитную функцию, способствуют повышенной выработке иммуноактивных веществ, что приводит к гиперреактивности бронхов, проявляющейся клиническими признаками бронхиальной астмы.
Факторы, предрасполагающие к развитию бронхиальной астмы
Наследственность. Бронхиальная астма развивается у людей с наследственной предрасположенностью к аллергиям. Замечено, что ребенку это заболевание передается, как правило, от отца. В 80 процентах случаях у больных детей аллергией страдают оба родителя.
Течение беременности. Когда беременность протекает с токсикозами, профессиональными вредностями, инфекциями во время беременности, а также несоблюдением диеты и употреблением продуктов, опасных с точки зрения аллергии, — риск развития бронхиальной астмы у ребенка резко повышается.
Плохая экологическая обстановка, особенно в крупных, промышленных городах, каким и является Красноярск. Воздух, которым мы дышим, насыщен отходами промышленных предприятий: окисью азота, формальдегидом, серой — это так называемые полютанты, вещества аллергизирующие организм человека.
Табакокурение взрослых. Пассивное курение крохи, когда взрослые курят при ребенке, приводит к сильнейшему раздражению его слизистых оболочек бронхов. Особенно опасно курение матери во время беременности.
Триггеры — так называют пусковые механизмы недуга. Они не имеют отношения к возникновению самой болезни, но провоцируют ее обострение. Например, воздействие холодного воздуха, изменение погоды, ОРВИ. Это могут быть и чрезмерные физические нагрузки. Для детей характерна так называемая астма физического напряжения, когда приступы провоцируются быстрой ходьбой или бегом. Смех, испуг и другие сильные эмоции, а также резкие запахи тоже могут стать причиной приступа астмы.
Бронхоспазм можно увидеть и услышать
В связи с особенностями организма у детей до 3 лет приступы астмы сопровождаются значительным отеком слизистой оболочки бронхов с обильным выделением в их просвет слизи, что характеризуются большим количеством влажных хрипов, разных по силе. Зачастую приступ развивается следующим образом. Утром у малыша появляется жидкие водянистые выделения из носа. Температура тела, как правило, нормальная. Ребенок начинает чихать, чешет нос, а через некоторое время начинает подкашливать. После дневного сна, а чаще к ночи или ночью кашель усиливается. Он становится приступообразным, упорным. На вершине кашля возможна рвота, в содержимом которой можно заметить вязкую слизистую мокроту. Именно вязкая мокрота провоцирует рвотный рефлекс. Ребенок становится беспокойным, не желает лежать, дышит часто, при этом выдох затруднен. Ему трудно дышать, в дыхании участвует вспомогательная мускулатура: втягивается участок шеи над грудиной, задействованы межреберные мышцы и мышцы живота. Малыш стремится занять удобное полусидячее положение, облегчающее дыхание. При этом дыхание становится шумным, свистящим, его слышно со стороны. Крылья носа раздуваются, набухают шейные вены, кожа носогубного треугольника, кистей и стоп становится синюшной.
У детей после 3 лет выделение слизи в просвет бронхов и воспалительный отек слизистой оболочки уже не столь значительны. Поэтому для приступа характерны чувство сдавления в груди. Он сопровождается сухими свистящими хрипами, выдох затруднен, в дыхании участвует вспомогательная мускулатура. Нередко приступ бронхиальной астмы может протекать в виде сухого упорного надсадного приступообразного кашля.
Симптомы болезни, как правило, появляются или усиливаются ночью и в утренние часы, что связано с суточными биоритмами. Ночью становится максимальной концентрация в крови биологически активных веществ, способных вызывать сужение бронхов. Кроме того, в ночное время активизируется парасимпатическая нервная система, влияющая на тонус гладких мышц, а уровень гормонов, способных расширять бронхи, становится минимальным — гормоны “спят”. В результате происходит спазм гладкой мускулатуры бронхов. К тому же во время сна у детей значительно снижается активность мышц, участвующих в дыхании. При этом увеличивается время выдоха и изменяется соотношение времени выдоха и вдоха, и это тоже способствует развитию ночных приступов удушья
Если приступ бронхоспазма продолжается более 6 часов, развивается астматический статус — тяжелейшее состояние организма, ведущее к смерти от недостатка кислорода. Но даже когда с помощью различных средств удается снять бронхоспазм и прекратить приступ удушья, воспаление на слизистых бронхов еще долго продолжается и чаще всего становится хроническим. Вот почему течение бронхиальной астмы циклическое: фаза обострения в виде приступов удушья сменяется фазой покоя, но не здоровья.
Как не растеряться при приступе бронхиальной астмы
Если развился острый приступ у ребенка, первое, что надо сделать — по возможности избавиться от аллергена, втрое — сразу применить средство расширяющие бронхи быстрого действия — бронходиллятаторы, чаще это лекарство в ингаляторе. Врач-аллерголог обычно подробно расписывает для больного ребенка, какими средствами, в каких дозах и как долго надо ими пользоваться (все индивидуально), чтобы прекратить приступ.
Если приступ не проходит, несмотря на все принятые меры, не стоит ждать, лучше вызвать скорую помощь. Причем при вызове обязательно нужно сказать, что ребенок не может дышать и задыхается — это будет поводом отправить к вам специализированную педиатрическую бригаду. По медицинским нормативам вызовы по поводу приступа бронхиальной астмы у ребенка относятся к первой категории неотложности. С момента поступления вызова до выезда бригады проходит не более 4 минут и 15 минут отпущено на дорогу. Причиной задержки скорой являются только пробки на дорогах.
Уважаемые водители! Пожалуйста, всегда уступайте дорогу скорой помощи, возможно, она едет к задыхающемуся ребенку!
Бронхиальная астма — хроническое воспалительное заболевание дыхательных путей, сопровождающееся их повышенной чувствительностью к внешним и внутренним стимулам и проявляющееся периодически возникающими приступами удушья. Развитие бронхиальной астмы связывают в последние годы с особым видом воспаления в бронхах, которое приводит к тому, что резко повышается их чувствительность к раздражающим факторам. Под действием раздражающего, “запускающего”, фактора развивается сокращение мускулатуры бронхов — бронхоспазм, отек слизистой бронхов, обильное образование густого секрета — мокроты. Эти процессы и определяют развитие астматического приступа. Заболевание хроническое, периоды обострения сменяются периодами ремиссии. Обострение проявляется приступами удушья. О них мы подробно рассказывали в предыдущей статье.
Когда с помощью различных средств удается снять бронхоспазм и прекратить приступ удушья, воспаление на слизистых бронхов еще долго продолжается и чаще всего становится хроническим. Приступы удушья не проходят бесследно. В легочной и сердечно-сосудистой системах происходят грубые разрушительные изменения, ведущие к тяжелым осложнениям, таким, как эмфизема легких и легочное сердце. Вот почему необходимы курсы лечения вне обострения заболевания.
Подтвердить диагноз бронхиальной астмы может только специалист — врач аллерголог-пульмонолог. Он подробно расспросит обо всех признаках заболевания именно у вашего ребенка, проведет необходимое обследование. Больному делают рентген, берут анализы крови и мокроты. При подозрении на аллергическую бронхиальную астму обязательно проводят аллергопробы, чтобы выявить конкретный аллерген. Если все указывает на инфекционно-зависимую бронхиальную астму, подтверждать диагноз будут с помощью исследования функции внешнего дыхания (ФВН). Это обследование позволяет оценить дыхательную функцию легких. Оно проводится с помощью специального аппарата, в который пациент выдыхает, а в это время на экране отображается графическая кривая с указанием основных показателей работы дыхательной системы. При этом выявляется уровень бронхиальной проходимости.
Последние годы все шире применяют еще один способ определения степени обструкции бронхов — определение максимальной (пиковой) скорости выдоха. Исследование проводится с помощью прибора пикфлоуметра. Это портативный прибор в виде прямоугольника, снабженного шкалой с подвижной стрелкой, указывающей максимальную скорость выдоха. Измерения проводятся утром и вечером, результаты заносятся в специальный дневник. Анализ этого дневника помогает врачу и в диагностике заболевания, и в определении тяжести состояния ребенка, и подборе наиболее эффективного лечения конкретного больного, и в дальнейшем позволяет оценивать проводимую терапию. Однако использование пикфлоуметра возможно лишь у детей старше пяти лет.
У маленьких детей очень важно знать частоту дыхания в здоровом состоянии. При начинающемся приступе частота дыхания возрастает, когда приступ заканчивается — дыхание становится реже. Чтобы определить частоту дыхания у малыша, маме надо выбрать момент вне приступа, можно во время сна, положить ладонь на грудку или спинку малыша и подсчитать, сколько раз грудная клетка поднималась за 15 секунд (столько вздохов и сделал малыш). Полученную величину умножить на четыре — это и будет частота дыханий в минуту.
Нормальная частота дыхания у новорожденных 40—60 в минуту, от одного до 12 месяцев — 35—48, от года до 3 лет — 28—35, от четырех до шести лет — 24—26.
Лечение бронхиальной астмы складывается из следующих направлений:
1) по возможности избегать контакта с тем фактором, который вызывает приступ, для этого каждый больной бронхиальной астмой вместе со своим врачом должен составить перечень этих факторов;
2) своевременное лечение заболеваний верхних и нижних дыхательных путей, заболеваний органов пищеварения, в том числе желчевыводящих путей;
3) четкое следование плану использования лекарств, выписанных врачом.
Лекарственные препараты при бронхиальной астме подразделяются на средства быстрого действия, применяемые для прекращения астматического приступа, в основном ингаляционные формы; и противорецедивные средства, уменьшающие проявления воспаления в бронхах, тем самым снижающие чувствительность бронхов к “запускающим” факторам, что позволяет увеличить периоды ремиссии (без приступов удушья) и улучшить функции легких.
Дозы и порядок приема лекарств должны определяться врачом. Самостоятельное изменение доз недопустимо. Больной бронхиальной астмой должен постоянно иметь при себе быстродействующий препарат. При уменьшении эффекта от обычно применяемых препаратов необходимо срочно обратиться к врачу.
В настоящее время используются многие нелекарственные методы лечения — дыхательная гимнастика, иглорефлексотерапия, лечебное голодание и другие, но, выбирая их, следует обязательно посоветоваться с врачом.
Профилактика бронхиальной астмы у ребенка должна проводиться уже при беременности матери, особенно если она сама или кто-то из ближайших родственников страдает каким-либо аллергическим заболеванием. Чтобы у ребенка не развилась повышенная чувствительность бронхов на любое раздражение, ведущая к развитию бронхиальной астмы, будущая мама должна соблюдать меры предосторожности: находиться под наблюдением врача акушера-гинеколога и аллерголога с ранних сроков беременности, соблюдать все их рекомендации, есть как можно меньше аллергических продуктов, отказаться от любых домашних животных, ни в коем случае не курить самой или находиться в помещении, где курят.
После рождения ребенка нужно кормить грудным молоком до года, потому что прикорм, содержащий консерванты, может вызвать аллергию. Малыш должен быть под постоянным наблюдением врача, чтобы не пропустить самого начала болезни, когда помощь наиболее эффективная. Если у новорожденного часто бывают расстройства кишечника, насморк, затрудненное дыхание, нужно обязательно обратиться к детскому аллергологу.
Если ребенок все же заболел бронхиальной астмой, профилактикой для него будет своевременное лечение хронического аллергического воспаления, не дожидаясь приступов удушья. Как и чем лечить, назначит врач — детский аллерголог-пульмонолог. А родители должны быть его союзниками: регулярно наблюдать ребенка у врача и выполнять все его рекомендации:
1. Гипоаллергенная диета и гипоаллергенный быт — исключение любых аллергенов.
2. Обязательный прием базисной терапии.
3. Своевременное купирование обострений.
4. На период наибольшей вероятности заболеть ОРВИ, при эпидемиях гриппа, перед контактом с аллергеном применять средства расширяющие бронхи длительного действия. Их вашему ребенку выпишет врач.
5. Своевременно санировать хронические очаги инфекции.
В предыдущей статье мы подробно останавливались на купировании острого приступа удушья у ребенка. Несколько советов после приступа.
Состояние после приступа может быть различным. Некоторые дети уже на следующий день активны и не испытывают никаких болезненных проявлений. Но у большинства остается кашель с выделением мокроты. Во время физической или эмоциональной нагрузки кашель обычно усиливается. Поэтому в период после приступа оберегайте малыша от активных игр, бега, эмоциональных нагрузок. При нормальной температуре можно вывести ребенка на прогулку. Однако погода должна быть безветренной, а мороз не ниже 10 градусов. При аллергии на пыльцу гулять можно лишь после дождя, когда ее концентрация в воздухе будет минимальной.
После приступа больному следует проводить массаж грудной клетки — это облегчит отхождение мокроты и очищение бронхов. Приемам массажа мамам можно обучиться в стационаре, где лечился ребенок, или в кабинете массажа в детской поликлинике. Помимо курсов массажа, в период обострения детям-астматикам полезно два раза в год проводить профилактические десятидневные курсы массажа грудной клетки.
Как жить с бронхиальной астмой, что надо делать, чтобы периоды ремиссии (без приступов) были как можно длиннее, родителей малышей, страдающих этим недугом, обучают врачи в специальных школах, созданных в детских поликлиниках. В Красноярске работают две таких школы для городских детей. А в специализированных детских аллергологических отделениях работу проводят индивидуально с родителями каждого ребенка.
Ребенок не виноват в своей болезни. Соблюдая все рекомендации врача, вы поможете ему жить полноценной жизнью. Одной из рекомендаций врачей-аллергологов является настоятельная просьба отдавать ребятишек с бронхиальной астмой заниматься хоровым пением, а при выборе музыкального инструмента предпочесть обучение на духовых инструментах. Легкие малыша вам спасибо скажут.
Материал подготовили Ирина НИКОНЕНКО и Ксения ГУСЕВА
Окружающая среда с каждым годом все больше и больше загрязняется человеком. Особенно это касается крупных городов и мегаполисов, а также промышленных центров страны. Из-за загрязнения воздуха все чаще возникают различные заболевания легких, в том числе и у детей. Поэтому симптомы астмы у детей и ее особенности должны знать все. Это поможет быстро купировать приступ и исключить ухудшение состояния.
Бронхиальная астма – это заболевание в хронической стадии. Вызывают проявления астмы воспалительные процессы в дыхательных путях. Вследствие воспаления возникает спазм в бронхах, из-за чего начинает выделяться мокрота и слизь, что затрудняет процесс дыхания.
Признаки и симптомы заболевания
Детский организм очень сильно отличается от взрослого, поэтому признаки бронхиальной астмы у детей и взрослых тоже могут отличаться. Из-за схожести с респираторными вирусными инфекциями и обычной простудой, диагностировать астму может только специалист. Родители же зачастую даже не догадываются, что признаки астмы у детей имеются у их чада.
Например, при астме у ребенка обычно не наблюдается повышение температуры тела. Кашель при этом обычно сухой и очень частый. Мокрота на начальных стадиях практически не выделяется. Также за несколько дней до появления симптомов недуга обычно появляются предвестники. Дети начинают вести себя странно, очень плохо спят, находятся в испуганном состоянии и возбуждены.
Обычно предвестники протекают следующим образом:
- После сна из носа начинает выделяться прозрачная слизь. Нос краснеет.
- Через 5-20 часов появляется слабый кашель сухого характера. Иногда кашель может появиться раньше, иногда позже – все зависит от индивидуальных особенностей ребенка. Появление кашля и насморка – первые признаки астмы.
- Кашель начинает усиливаться после дневного сна. Начинает выделяться мокрота.
- Другие симптомы начинают проявляться через 24-48 часов после появления предвестников. Для детей в возрасте от 3 лет это время может значительно отличаться.
По прошествии определенного времени предвестники заболевания переходят в приступообразную форму. Симптомы приступа бронхиальной астмы у детей до года могут быть следующими:
- Усиление сухого кашля происходит после или во время сна.
- В вертикальном положении кашель уменьшается. Поэтому спать детям-астматикам рекомендуют полулежа.
- Малыш сильно капризничает из-за заложенного носа, так как ему приходится дышать через рот.
- Начинает появляться одышка.
- Дыхание часто прерывается. Вдохи обычно короткие и частые. Вдох и выдох сопровождается свистом и шумом в легких.
Признаки астмы у детей старше года, кроме вышеперечисленных, сопровождаются дополнительными симптомами:
- Ребенок от трёх лет зачастую не может сделать полный вдох, так как испытывает сильное давление в груди.
- Во время ротового дыхания сухой кашель усиливается.
- К нетипичным проявлениям астмы можно отнести зуд, высыпания на коже и слезотечение.
- Приступы астмы начинаются при определенных условиях (обычно одинаковых). Например, присутствие рядом домашнего животного, использование красок, период весеннего цветения, посещение библиотеки, цветы в дома и др.
Если у ребенка наблюдаются схожие симптомы, то родители должны также проследить за температурой тела. Если она начинает повышаться, то, скорее всего, это не астма. Но бывают и исключения. Например, астма может наблюдаться у детей на фоне простудных заболеваний. В тяжелой форме астматические приступы могут проявляться не только ночью, но и днем.
Как диагностировать наличие заболевания? Для диагностики астмы следует обратиться к врачу. Самостоятельно поставить такой диагноз нельзя. Лечение без информирования лечащего доктора категорически запрещено. Иначе можно только навредить ребенку.
Причины возникновения астмы у детей
В 70 % случаев детская бронхиальная астма возникает из-за генетической предрасположенности. Причем передаваться астма по наследству может даже от очень дальних родственников. Кроме этого, появление астмы может быть вызвано плохой экологической обстановкой в регионе.
Также, причины бронхиальной астмы могут быть следующими:
- Половые особенности. Ученым доподлинно известно, что мальчики болеют астмой намного чаще, чем девочки. Объясняется этот факт различиями в строении дыхательной системы и бронхов. Просвет бронхиального дерева у представителей сильной половины человечества несколько уже, чем у девочек.
- Наличие лишнего веса. Лишний вес изменяет положение диафрагмы. Поэтому вентиляция легких ухудшается, дышать становится труднее, возникает одышка.
- Наследственная предрасположенность. Риск возникновения астмы возрастает, если недугом болеют или когда-либо болели родственники. Причем не важно, насколько эти родственники близкие. Гены, которые предрасполагают к появлению астмы, могут передаться и через несколько поколений.
Кроме этого, на появление бронхиальной астмы у ребенка и ее симптомы могут влиять внешние факторы.
К таким можно отнести:
- Пищевые продукты. В основном спровоцировать приступ астмы могут шоколад, мед, рыба, орехи, цитрусовые, молоко и молочные продукты. Причем мед, как известно, один из самых сильных аллергенов на планете. Его употребление при наличии аллергии может привести к возникновению приступа удушья.
- Плесневые грибки в жилом помещении.
- Сырость.
- Наличие домашних животных с обильной линькой.
- Пыль от книг или домашняя.
- Обильное цветение в весенний и летний периоды. Пыльца, попадая в дыхательные пути, может спровоцировать приступ.
- Различные медикаменты. Например, ацетилсалициловая кислота или антибиотики.
Спазм в бронхах может быть вызван:
- Выхлопными газами.
- Особенностями воздуха – слишком сухой или, наоборот, влажный.
- Сильной физической активностью, которая сопровождается одышкой.
- Средствами личной гигиены, агрессивными моющими средствами, стиральными порошками, бытовой химией.
- Респираторными вирусными заболеваниями, инфекциями, простудой.
- Парфюмом с резким запахом.
Как распознать приступ астмы у ребенка
Чтобы понять, начинается ли у ребенка астматический приступ, обратите внимание на следующие симптомы:
- Дыхание сильно затруднено. Ребенок вялый, обычно не хочет кушать. Дети не всегда могут говорить о проблемах с дыханием родителям, поэтому за чадом надо следить.
- Появляется боль в груди и ощущение скованности. То есть ребенок не может вдохнуть полной грудью. Это ощущение появляется из-за повышенного давления в легких, которое возникает во время приступа.
- Обратите внимание на положение ребенка – обычно чадо старается приподняться и сесть как можно комфортнее, чтобы облегчить дыхательный процесс.
- В минуту у ребенка должно быть около 20 вдохов выдохов. При этом в процессе дыхания не должны участвовать посторонние мышцы – плечевые, к примеру. Если дыхание учащенное, то это может быть признаком астмы у ребенка.
- Чадо выглядит очень вяло и бледно, как во время простуды.
- Самый главный симптом приступа – хрипы и свист в легких, которые можно услышать в процессе дыхания.
- Наличие сильного сухого кашля тоже является симптомом (даже можно сказать, что последствием) приступа.
При появлении хотя бы косвенных признаков астматического приступа обратитесь к врачу незамедлительно. Дети не всегда хотят рассказывать родителям о своих проблемах со здоровьем, даже в школьном возрасте, поэтому родители должны сами постоянно следить за состоянием своего чада.
Лечение заболевания на разных стадиях
При бронхиальной астме у детей симптомы и лечение будут отличаться от проявлений и препаратов, которые применяют для взрослых. Сразу стоит отметить, что вылечить хроническую бронхиальную астму невозможно с точки зрения медицины. Но некоторые дети в период полового созревания могут «перерасти» заболевание. Происходит подобное нечасто, но такие случаи известны.
Лечат бронхиальную астму симптоматически или базисно. Существуют лишь средства, способные предотвратить влияние аллергена на организм или купировать приступ. Также применяют препараты, которые предотвращают возникновение спазмов и улучшают дыхание.
Очень важно, чтобы лечение было назначено медицинским специалистом. Самолечение в случае приступа недопустимо.
Симптоматические препараты предназначены для снятия болевых ощущений в бронхах и улучшения дыхательного процесса во время приступа (такие средства еще называют бронхолитиками). Эти средства применяются при необходимости неотложной помощи во время астматического приступа – они помогут нормализовать дыхание. В качестве профилактики такие препараты не используют.
Базисные лекарственные препараты предназначены для уменьшения воздействия аллергенов, снятия воспалительного действия, улучшения общего состояния. Подобные средства помогают избежать возникновение приступа, используются для профилактики астмы. Предыдущая группа препаратов оказывает практически мгновенное действие, а базисные препараты действуют медленно, поэтому для купирования приступа их использовать нельзя.
Препараты, оказывающие противовоспалительное действие, применяют довольно длительный период времени. Обычно несколько недель. Результат тоже появляется не сразу.
К базисным препаратам относятся и гормональные средства. При их использовании выделяют следующие побочные действия:
- Лишний вес. Появляется он очень быстро.
- Нарушение гормональных особенностей организма.
- Снижение иммунных свойств организма.
- Заболевания желудка и желудочно-кишечного тракта.
Также при лечении астмы используют ингаляции. Например, «Сальбутамол» – один из самых распространенных препаратов при купировании приступа астмы.
Кроме этого, для профилактики и лечения астмы у детей применяют различные дыхательные гимнастики.
Признаки астмы у ребенка требуют особого внимания. Вылечить астму с помощью традиционной медицины практически невозможно, а средства народной медицины могут вызвать аллергию. Если родители хотят попробовать альтернативную медицину, то стоит посоветоваться с врачом. Лечение можно начинать только под присмотром медицинского работника.
Please follow and like us:
Чаще всего у детей бронхиальная астма развивается на фоне аллергии. При этом происходит воспалительный процесс в органах дыхательной системы и увеличение выработки мокроты. Клиника заболевания на этом не заканчивается и у детей она несколько отличается от взрослой симптоматики. Рассмотрим, как проявляет себя астма в детском возрасте, как ее диагностируют и лечат.

Клиническая картина патологии
Взрослые обязательно должны знать, как развивается астма у детей. Картина течения патологического процесса обычно ярко выражена и позволяет своевременно диагностировать недуг. Детская астма начинается с бронхоспазма, что выражается непродуктивным сухим кашлем. С течением времени у малыша начинает вырабатываться слизь.
Заподозрить процесс обструкции бронхов можно по изменению дыхания. У астматиков возникает одышка, длинный выдох, слышатся свисты и хрипы при дыхании.
Помимо этого различают первые признаки астмы у детей, которые дают о себе знать еще до начала появления приступа. Дети кашляют, у них возникает насморк и раздражение кожи.
В момент приступа астмы более старшие дети, которые могут формулировать свои мысли, говорят, что им не хватает воздуха, грудная клетка давит. Они становятся раздражительными, не высыпаются, из-за чего постоянно сонные.
Причинные факторы
Чтобы исключить появление очередного приступа, необходимо понимать, какие причины возникновения бронхиальной астмы у детей. Среди основополагающих факторов различают загрязненность окружающей среды, цветение определенной растительности, способствующей аллергизации.
Ситуация усложняется, если в семейном анамнезе присутствуют люди, которым был поставлен диагноз бронхиальная астма. Чтобы не упустить ключевой момент, когда можно излечиться, очень важно знать и уметь распознавать симптомы бронхиальной астмы у детей.
Раздражающими триггерами выступает пыльца, продукты питания, табак, пыль, шерсть животных, а также пищевые аллергены. Помимо этого может возникнуть подобная реакция по причине вдыхания холодного воздуха или в результате физических нагрузок.
Когда ребенок впервые контактирует с опасным фактором, происходит процесс «знакомства», что может перерасти в бурную реакцию в дальнейшем. Иммунитет человека вырабатывает особые вещества, которые становятся виновниками развитиябронхиальной астмы у ребенка.
Особенности течения БА у грудничков
У самых маленьких появление астмы характеризуется продромальным периодом, — время, когда наблюдаются тревожные сигналы, указывающие на изменение функции дыхания.

В возрасте до года малыш очень уязвим для различных заболеваний
Основные симптомы астмы у детей грудничков:
- выделение жидкой слизи из носа;
- раздражение кожи и чесотка;
- чихание;
- сильный непродуктивный кашель;
- прослушиваются хрипы;
- наблюдается отечность миндалин.
Так проявляется бронхиальная астма у ребенка возрастом до года. Малыш становится очень уязвимым, постоянно плачет, из-за чего нарушается режим сна. Могут быть расстройства со стороны пищеварительного тракта, иногда наблюдается запор, а иногда понос.
Возникает недуг на фоне респираторно-вирусной инфекции. Иногда основным провоцирующим фактором выступает стресс.
Признаки бронхиальной астмы у новорожденных детей дают о себе знать не сразу. Это объясняется тем, что отечность органов дыхания развивается не стремительно.
Приступ удушья может иметь продолжительность в минуты, а может длиться несколько дней. В процессе него будут слышны свисты в дыхании, которые слышны даже на относительно небольшой дистанции.
К сожалению, ситуация, при которой симптомы астмы остаются без внимания, — не редкость. Они могут возникать эпизодами, спонтанно, не придерживаясь какой-либо регулярности. Проходят они также самостоятельно без каких-либо врачеваний, а в межприступный период взрослые не замечают никаких изменений в поведении своего ребенка.
Особенности течения патологии у дошкольников
Заподозрить появление патологии у маленьких деток получается не так часто, как бы этого хотелось. Среди характерных сигналов недуга различают:
- покашливание;
- бессонница и нарушение режима сна и бодрствования;
- одышка и кашель после активного времяпровождения;
- болезненность и дискомфорт в груди, ощущение распирания.
Ситуация усложняется тем, что дети в этом возрасте не могут четко сформулировать свои мысли. Родителям важно наладить контакт с воспитателем детского сада, чтобы узнать, как себя чувствовал ребенок в течении дня, в какие игры играл, если он кашлял, то, что могло вызвать данную реакцию и т.д.
Как болезнь выражает себя в школьном возрасте
Иметь дело с детьми, которые разговаривают и четко изъявляют свои мысли, намного проще, чем с маленькими. Так, астму у детей школьного возраста удается диагностировать намного чаще, чем у дошкольников. Но это получится только в том случае, если вы будете внимательны к своему чаду и знаете основные клинические симптомы болезни.

Дети становятся пассивны, а во время приступа меняется цвет кожи и поведение ребенка
Самый главный признак, который никогда не стоит оставлять без внимания — кашель, возникающий после физической деятельности.
Наблюдаются следующие проявления:
- чувство распирания в области грудной клетки;
- осознав, что после нагрузок детям становится нехорошо, они начинают избегать активной деятельности, становятся пассивными;
- в момент приступа кашля ученик не может сидеть ровно, а потому для астматиков характерно изменение позиции, сгибание, горбатость и т.д.;
- астма у детей проявляется также бледностью кожных покровов;
- некоторые школьники (особенно младших классов) сильно пугаются наступающих приступов, могут расплакаться.
Все эти сигналы не должны игнорироваться, ни родителями, ни учителями. Если ребенок избегает уроков физкультуры, тогда следует выяснить, в чем причина, а не ругать его.
Проявление болезни в подростковом возрасте
Обычно до 12 лет о том, что у ребенка бронхиальная астма, уже известно. При этом самое основное — научиться больному различать предвестники астматического приступа. Клинические проявления недуга обычно схожи между собой, ребенок должен всегда носить ингалятор, а задача взрослых — контролировать сей процесс.
Ничего нового в симптоматике в этом возрасте не возникает. Она практически точно такая же, как и у остальных детей. Однако подростки и отличаются от других тем, что они уже в полной мере способны контролировать свое состояние и могут предупредить обострение.
Несмотря на то, что именно физические нагрузки чаще всего провоцируют приступы, в целях лечения подросткам просто жизненно необходима гимнастика. Самое главное — принимать вовремя лекарства и контролировать свое дыхание.
При аллергической бронхиальной астме приступы удушья могут быть спровоцированы аллергическими веществами. Дети прекрасно знают, что провоцирует у них подобную реакцию, а потому, предотвратить приступы им намного легче, чем младшим пациентам. Если у ребенка наблюдается сезонное обострение в период цветения растений, тогда следует принимать лекарства, назначенные доктором.

Больному важно держаться подальше от аллергена, чтобы не провоцировать приступ
Именно в этом возрасте может наступить период долгожданной ремиссии. Но не стоит полагать, что болезнь прошла сама по себе. При астме гиперактивность органов дыхания сохраняется на всю жизнь, ведь этот недуг полностью не излечивается. А это означает, что когда человек столкнется с провокаторами болезни, наступит рецидив. Это может случиться в любой момент, как в подростковом, так и в зрелом возрасте. Нередко наблюдается стойкое затишье в подростковом периоде, а в пожилом возрасте дает о себе знать резкое обострение патологии.
Меры диагностики
Как понять, что у ребенка астма? Все перечисленные аспекты не являются ярким подтверждением того, что у ребенка бронхиальная астма. Эти признаки характерны и для бронхита, а также для многих других патологий. Без медицинской консультации обойтись невозможно. Первым делом следует посетить детского терапевта, который расскажет вам, что делать и даст все нужные направления к узкопрофильным специалистам: аллергологу и пульмонологу.
Основные диагностические мероприятия:
- забор крови и мочи для анализа;
- исследование мокроты;
- проведение аллергических проб;
- чтобы определить, как функционируют легкие, делается спирометрия;
- делается оценка работоспособности органов дыхания после физической активности.
Помимо этого, доктору нужно знать все детали симптоматики недуга: когда возникают приступы, что их обычно провоцирует, сколько они длятся. Специалист должен знать, как малыш реагирует на бронхолитические средства, ведь в момент их приема самочувствие несколько улучшается.
Клиника по стадиям болезни
Необходимо осознавать, что у грудничков часто очень сложно диагностировать недуг из-за скрытой симптоматики. Акцент ставится на детальном допросе взрослых о начале патологического процесса и физикальном осмотре.
В целом клинику можно условно разделить на этапы:
- сам приступ, при котором наблюдается удушье из-за проблематичного вдоха. Состоянию предшествует предприступный период;
- рецидив сопровождается осложненным дыханием, возникновением свистов, сухим кашлем и проблемным отходом слизи;
- состояние ремиссии характеризуется полным отсутствием симптоматики. При этом может быть, как полное затишье, так и неполное, определяющееся по исследованию дыхания. Также это может быть вызвано определенными фармацевтическими препаратами.
Очень важно уметь вовремя заподозрить первые проявления болезни, чтобы избежать возникновения острого приступа. Помимо этого, в медицине различают приступы по проявлениям спазма бронхов.

Лечение астмы зависит от стадии заболевания
Легкая стадия считается самой безопасной из всех существующих. При этом у больных наблюдается сильный кашель и осложненное дыхание. В целом, состояние остается в норме, речевые нарушения не наблюдаются.
При болезни средней тяжести приступы становятся более выраженными. При этом самочувствие значительно ухудшается, малыш становится вредным и раздражительным, у него наблюдается сильный кашель, выражающийся приступами. При этом выделяется огромное количество вязкой слизи. Дыхание очень звучное со свистом. Кожные покровы становятся бледными, а губы синими. Дети могут выражать только отдельные слова или предложения.
Если говорить о тяжелом приступе, то он сопровождается сильной одышкой, которая слышится на дистанции. У детей возникает учащенный сердечный ритм, появляется холодный пот. Дети не могут выговаривать слова, маленькие дети плачут, выражают свое плохое самочувствие всеми доступными методами.
Самым тяжелым и критическим состоянием является астматический статус. При этом приступ уже не получается устранить с помощью лекарств, так как у организма начинает вырабатываться к ним резистентность, появляется смертельная угроза и пациент нуждается в неотложной медицинской помощи.
Что предпринять взрослым
Независимо от возраста пациента, близкие должны помогать ему и следить за тем, чтобы болезнь не прогрессировала. Это подразумевает беспрекословное выполнение всех врачебных рекомендаций, прием всех медикаментозных средств и исключение триггеров, провоцирующих развитие недуга.
Все преподаватели, воспитатели, тренеры, музыкальные работники, учителя физкультуры и тому подобное, должны быть в курсе диагноза ребенка.
Если доктор посчитает нужным, то он назначит вашему ребенку специальную комиссию, которая дает ему освобождение от занятий физкультуры, как частично, так и полностью.
Однако, малоподвижный образ жизни — потенциальная угроза для астматика. Не стоит полностью его ограничивать во всем. Более того, многие олимпийские чемпионы — астматики, что еще раз подтверждает нам то, что астма и спорт совместимы.
Самое главное — приучить ребенка с раннего детства контролировать свое самочувствие и уметь различать первые симптомы. Он должен знать, что при возникновении дискомфорта следует остановиться и переждать этот момент.
Лечебные мероприятия
Лечением астмы у детей занимается врач аллерголог или пульмонолог. Особую роль играет забота близких. Не нужно переживать, но ничего не делать тоже не правильно. Поговорите со своим ребенком, обсудите, что могло повлиять на развитие патологии, что делать в момент приступа удушья, а чего следует избегать.
Лечение бронхиальной астмы у детей не обходится без приема фармацевтических препаратов для профилактики приступов и введение больного в период ремиссии.
Основные направления терапии:
- устранение клинической симптоматики;
- улучшение дыхательной функции;
- минимизирование потребности в употреблении бронхолитиков;
- исключение из жизни опасных факторов.
Одними из самых эффективных признаны глюкокортикостероиды. Сначала применяются ингаляции быстрого действия. Курс лечения должен быть поддерживающим. Если ничего не помогает, тогда ингаляции выполняются с гормональными средствами.
Как предотвратить появление астмы у детей
При семейном анамнезе и наличии диагноза бронхиальная астма, ребенку требуется специальная профилактика:
- детям, которые не питаются молоком матери, нужно давать гипоаллергенные смеси;
- педиатру нужно сказать о том, что в семье есть астматики либо аллергики;
- детям, склонным к развитию недуга, стоит по максимуму исключить из рациона цитрусы и все аллергенные продукты питания;
- помещение следует освободить от предметов, вбирающих в себя пыль. Сюда входят ковры, мягкие игрушки, книжки;
- не заводите домашних питомцев, если ребенок склонен к аллергии;
- проводите санацию жилья регулярно: делайте влажную уборку, проветривайте жилище;
- не курите в присутствии малыша;
- создайте в семье гармонию, умиротворение и спокойствие.
Помимо этого, всем детям пойдут на пользу закаливания иммунитета, физическая активность. Соблюдая эти несложные рекомендации, вы обеспечите своему чаду хорошее здоровье и не оставите астме никаких шансов.
Автор публикации: Анна Умерова
Помните! Самолечение может вызвать неисправимые последствия для Вашего здоровья! При первых симптомах заболевания мы рекомендуем незамедлительно обратиться к специалисту!
Пожалуйста, оцените этот материал!
 Загрузка…
Загрузка…
И поделитесь интересной информацией с друзьями!
Поделитесь с друзьями!
Оставить комментарий


Респираторная медицина
ПРОДОЛЖАЙТЕ УЧИТЬСЯ
НАЧИНАЙ СЕЙЧАС
ПРОДОЛЖАЙТЕ УЧИТЬСЯ
НАЧИНАЙ СЕЙЧАС

КАТЕГОРИИ

- Медицинская онлайн-библиотека Lecturio
- Pre-Med Curriculum
- Биология
- Химия
- Физика
- Статистика
- Доклиническая учебная программа
- Анатомия
- Поведенческая наука
- Биохимия
- Биомедицинские науки
- Эмбриология
- Эпидемиология и биостатистика
- Гистология
- Иммунология
- Микробиология
- Патология
- Фармакология
- Физиология
- Клинический учебный план
- Анестезиология
- Кардиология
- Дерматология
- Экстренная медицина
- Эндокринология
- Семейная медицина
- Гастроэнтерология
- Гинекология
- Гематология
- Гепатология
- Инфекционные заболевания
- Медицинская генетика
- Неврология
- Офтальмология
- Отоларингология (ЛОР)
- Онкология
- Ортопедия
- Психиатрия
- Педиатрия
- Радиология
- Ревматология
- Болезни репродуктивной системы
- Респираторная медицина
- Хирургия
- нефрология / урология
- Сосудистая медицина
- Учиться и учить медицине
- Медицинская онлайн-библиотека Lecturio
- Pre-Med Curriculum
- Биология
- Химия
- Физика
- Статистика
- Доклиническая учебная программа
- Анатомия
- Поведенческая наука
- Биохимия
- Биомедицинские науки
- Эмбриология
- Эпидемиология и биостатистика
- Гистология
- Иммунология
- Микробиология
- Патология
- Фармакология
- Физиология
- Клинический учебный план
- Анестезиология
.
Астма — Диагностика и лечение
Диагноз
Физическое обследование
Ваш врач проведет физическое обследование, чтобы исключить другие возможные состояния, такие как респираторная инфекция или хроническая обструктивная болезнь легких (ХОБЛ). Ваш врач также задаст вам вопросы о ваших признаках и симптомах и о любых других проблемах со здоровьем.
Тесты для измерения функции легких
Вам могут дать тесты на функции легких, чтобы определить, сколько воздуха входит и выходит, когда вы дышите.Эти тесты могут включать в себя:
- Спирометрия. Этот тест оценивает сужение ваших бронхов, проверяя, сколько воздуха вы можете выдохнуть после глубокого вдоха и как быстро вы можете выдохнуть.
- Пик потока. Пиковый расходомер — это простое устройство, которое измеряет, насколько сильно вы можете дышать. Показания пикового расхода ниже, чем обычно, являются признаком того, что ваши легкие могут не работать, а астма может ухудшаться. Ваш врач даст вам инструкции о том, как отслеживать и справляться с показаниями низкого пика потока.
Тесты на функционирование легких часто проводятся до и после приема лекарства для открытия дыхательных путей, называемого бронходилататором (brong-koh-DIE-lay-tur), такого как альбутерол. Если ваша функция легких улучшается при использовании бронходилататора, скорее всего, у вас астма.
Дополнительные тесты
Другие тесты для диагностики астмы включают в себя:
- Метахолин вызов. Метахолин является известным триггером астмы. При вдыхании дыхательные пути слегка сузятся.Если вы реагируете на метахолин, у вас, вероятно, астма. Этот тест может быть использован, даже если ваш первоначальный тест функции легких в норме.
- Тесты изображений. Рентгенография грудной клетки может помочь выявить любые структурные нарушения или заболевания (например, инфекция), которые могут вызвать или усугубить проблемы с дыханием.
- Тестирование аллергии. Аллергические тесты могут быть выполнены с помощью кожного теста или анализа крови. Они говорят вам, если у вас аллергия на домашних животных, пыль, плесень или пыльцу. Если выявлены триггеры аллергии, ваш врач может порекомендовать сделать уколы от аллергии.
- Тест на оксид азота. Этот тест измеряет количество окиси азота в вашем дыхании. Когда ваши дыхательные пути воспалены — признак астмы — у вас может быть более высокий, чем обычно, уровень оксида азота. Этот тест не широко доступен.
- Эозинофилы мокроты. Этот тест ищет определенные белые кровяные клетки (эозинофилы) в смеси слюны и слизи (мокроты), которую вы выделяете во время кашля. Эозинофилы присутствуют, когда симптомы развиваются и становятся видимыми при окрашивании красителем розового цвета.
- Провокационное тестирование на физическую нагрузку и простуду. В этих тестах ваш врач измеряет обструкцию дыхательных путей до и после того, как вы выполняете активную физическую нагрузку или делаете несколько вдохов холодного воздуха.
Как классифицируется астма
Чтобы классифицировать степень тяжести астмы, ваш врач рассмотрит, как часто у вас есть признаки и симптомы и насколько они серьезны. Ваш врач также рассмотрит результаты вашего физического обследования и диагностических тестов.
Определение тяжести астмы помогает врачу выбрать лучшее лечение. Тяжесть астмы часто меняется со временем, что требует корректировки лечения.
Астма подразделяется на четыре основные категории:
| Астма классификация | Признаки и симптомы |
|---|---|
| Легкий прерывистый | Легкие симптомы до двух дней в неделю и до двух ночей в месяц |
| Мягкий стойкий | Симптомы более двух раз в неделю, но не чаще одного раза в день |
| Умеренно стойкий | Симптомы один раз в день и более одной ночи в неделю |
| Тяжелая стойкая | Симптомы в течение дня в большинстве дней и часто ночью |
Дополнительная информация
Показать больше информации
Лечение
Профилактика и длительный контроль являются ключом к прекращению приступов астмы до их начала.Лечение обычно включает в себя обучение распознаванию ваших триггеров, принятие мер, чтобы избежать триггеров и отслеживание вашего дыхания, чтобы убедиться, что ваши лекарства держат симптомы под контролем. В случае вспышки астмы вам может понадобиться ингалятор с быстрым сбросом.
Лекарства
Правильные лекарства для вас зависят от ряда факторов — вашего возраста, симптомов, приступов астмы и того, что лучше всего помогает контролировать вашу астму.
Профилактические долгосрочные контрольные препараты уменьшают отек (воспаление) в дыхательных путях, что приводит к появлению симптомов.Быстродействующие ингаляторы (бронходилататоры) быстро открывают вздутые дыхательные пути, которые ограничивают дыхание. В некоторых случаях лекарства от аллергии необходимы.
Долгосрочные лекарства контроля астмы, обычно принимаются ежедневно, являются краеугольным камнем лечения астмы. Эти лекарства ежедневно контролируют астму и снижают вероятность возникновения приступа астмы. Типы долгосрочных контрольных препаратов включают в себя:
Ингаляционные кортикостероиды. Эти лекарственные препараты включают пропионат флутиказона (Flovent HFA, Flovent Diskus, Xhance), будесонид (Pulmicort Flexhaler, Pulmicort Respules, Rhinocort), циклесонид (Alvesco), беклометазон (Qvar Redihaler), мометазон (Asmanex HFA, Asmanex флюазат и асманексфуазат, Asmanex) Арнуиты Эллипта).
Возможно, вам придется использовать эти лекарства в течение нескольких дней или недель, прежде чем они достигнут максимальной пользы. В отличие от пероральных кортикостероидов, вдыхаемые кортикостероиды имеют относительно низкий риск серьезных побочных эффектов.
Модификаторы лейкотриенов. Эти пероральные препараты, включая монтелукаст (Singulair), зафирлукаст (Accolate) и зилеутон (Zyflo), помогают облегчить симптомы астмы.
Монтелукаст был связан с психологическими реакциями, такими как возбуждение, агрессия, галлюцинации, депрессия и суицидальное мышление. Обратитесь к врачу сразу же, если вы испытываете любую из этих реакций.
- Ингаляторы комбинированные. Эти препараты — такие как флутиказон-сальметерол (Advair HFA, Airduo Digihaler, др.), Будесонид-формотерол (Symbicort), формотерол-мометазон (Dulera) и флутиказон фуроат-вилантерол (Breo Ellipta) — содержат бета-агон пролонгированного действия с кортикостероидом.
- Теофиллин. Теофиллин (Theo-24, Elixophyllin, Theochron) — ежедневная таблетка, которая помогает держать дыхательные пути открытыми, расслабляя мышцы вокруг дыхательных путей. Он не используется так часто, как другие лекарства от астмы и требует регулярных анализов крови.
Быстродействующие (спасательные) лекарства используются по мере необходимости для быстрого кратковременного облегчения симптомов во время приступа астмы. Их также можно использовать перед тренировкой, если ваш врач рекомендует это. Типы быстродействующих лекарств включают в себя:
Бета-агонисты короткого действия. Эти вдыхаемые быстродействующие бронходилататоры действуют в течение нескольких минут, чтобы быстро ослабить симптомы во время приступа астмы. К ним относятся альбутерол (ProAir HFA, Ventolin HFA, др.) И левальбутерол (Xopenex, Xopenex HFA).
Бета-агонисты короткого действия можно принимать с помощью портативного ручного ингалятора или небулайзера, машины, которая превращает лекарства от астмы в мелкий туман. Они вдыхаются через маску или мундштук.
- Антихолинергические агенты. Как и другие бронходилататоры, ипратропий (Atrovent HFA) и тиотропий (Spiriva, Spiriva Respimat) действуют быстро, чтобы немедленно расслабить дыхательные пути, облегчая дыхание. Они в основном используются для эмфиземы и хронического бронхита, но могут быть использованы для лечения астмы.
- Оральные и внутривенные кортикостероиды. Эти препараты, в состав которых входят преднизон (преднизон интенсол, райос) и метилпреднизолон (медрол, депо-медрол, солу-медрол), снимают воспаление дыхательных путей, вызванное тяжелой астмой. Они могут вызывать серьезные побочные эффекты при длительном применении, поэтому эти препараты используются только на короткий срок для лечения тяжелых симптомов астмы.
Если у вас вспышка астмы, ингалятор быстрого действия может сразу же ослабить ваши симптомы.Но вам не нужно использовать ваш ингалятор быстрого действия очень часто, если ваши лекарства длительного действия работают должным образом.
Записывайте, сколько затяжек вы используете каждую неделю. Если вам нужно использовать ваш ингалятор быстрого действия чаще, чем рекомендует ваш врач, обратитесь к врачу. Вы, вероятно, должны скорректировать свои долгосрочные лекарства контроля.
Противоаллергические препараты могут помочь, если ваша астма вызвана или усугублена аллергией. К ним относятся:
- Аллергия на выстрелы (иммунотерапия). Со временем уколы от аллергии постепенно снижают реакцию иммунной системы на определенные аллергены. Обычно вы получаете снимки один раз в неделю в течение нескольких месяцев, а затем один раз в месяц на срок от трех до пяти лет.
- Биология. Эти препараты, которые включают омализумаб (Xolair), меполизумаб (Nucala), дупилумаб (Dupixent), реслизумаб (Cinqair) и бенрализумаб (Fasenra), специально предназначены для людей с тяжелой астмой.
Бронхиальная термопластика
Это лечение используется при тяжелой астме, которая не улучшается при вдыхании кортикостероидов или других долгосрочных лекарств от астмы.Это не широко доступно и не подходит для всех.
Во время бронхиальной термопластики ваш врач нагревает внутренности дыхательных путей в легких с помощью электрода. Высокая температура уменьшает гладкую мускулатуру в дыхательных путях. Это ограничивает способность дыхательных путей сжиматься, облегчая дыхание и, возможно, уменьшая приступы астмы. Терапия обычно проводится в течение трех амбулаторных посещений.
Тяжесть для лучшего контроля: поэтапный подход
Ваше лечение должно быть гибким и основываться на изменениях ваших симптомов.Ваш врач должен спрашивать о ваших симптомах при каждом посещении. Основываясь на ваших признаках и симптомах, ваш врач может скорректировать ваше лечение соответствующим образом.
Например, если ваша астма хорошо контролируется, ваш врач может назначить меньшее количество лекарств. Если ваша астма плохо контролируется или ухудшается, ваш врач может увеличить прием лекарств и порекомендовать более частые посещения.
План действий по лечению астмы
Совместно с вашим врачом составьте план действий по лечению астмы, в котором в письменной форме будет указано, когда следует принимать определенные лекарства или когда увеличивать или уменьшать дозу ваших лекарств в зависимости от ваших симптомов.Также включите список ваших триггеров и шаги, которые необходимо предпринять, чтобы избежать их.
Ваш врач также может порекомендовать отслеживать ваши симптомы астмы или регулярно использовать пиковый расходомер для контроля того, насколько хорошо ваше лечение контролирует вашу астму.
Дополнительная информация
Показать больше информации
Клинические испытания
Изучите исследования клиники Майо, тестирующие новые методы лечения, вмешательства и тесты в качестве средства для предотвращения, выявления, лечения или лечения этого заболевания.
Образ жизни и домашние средства
Хотя многие люди, страдающие астмой, полагаются на лекарства для предотвращения и облегчения симптомов, вы можете сделать несколько вещей самостоятельно, чтобы сохранить свое здоровье и уменьшить вероятность приступов астмы.
Избегайте триггеров
Принятие мер по снижению воздействия триггеров астмы является ключевой частью борьбы с астмой. Чтобы уменьшить воздействие, вам необходимо:
- Используй свой кондиционер. Кондиционирование воздуха уменьшает количество переносимой по воздуху пыльцы с деревьев, трав и сорняков, попадающих в помещение. Кондиционер также снижает влажность в помещении и может снизить воздействие пылевых клещей. Если у вас нет кондиционера, старайтесь держать окна закрытыми во время сезона пыльцы.
- Обеззараживают ваш декор. Уменьшите пыль, которая может усугубить ночные симптомы, заменив определенные предметы в вашей спальне. Например, уложить подушки, матрасы и пружины в пылезащитные чехлы.Избегайте использования пуховых подушек и одеял. По всему дому снимите ковровое покрытие и установите полы из твердой древесины или линолеума. Используйте моющиеся шторы и жалюзи.
- Поддерживать оптимальную влажность. Если вы живете во влажном климате, поговорите со своим врачом об использовании осушителя.
- Предотвратить споры плесени. Очистите влажные зоны в ванной, на кухне и вокруг дома, чтобы споры плесени не развивались. Избавьтесь от заплесневелых листьев или сырых дров во дворе.
- Уменьшить перхоть питомца. Если у вас аллергия на перхоть, избегайте домашних животных с мехом или перьями. Регулярное купание или уход за домашними животными может также уменьшить количество перхоти в вашем окружении.
- Чистить регулярно. Убирайте свой дом хотя бы раз в неделю. Если вы можете поднять пыль, наденьте маску или попросите кого-нибудь сделать уборку. Стирайте постельное белье регулярно.
- Закрой нос и рот, если холодно. Если ваша астма ухудшается из-за холодного или сухого воздуха, может помочь ношение лицевой маски.
Оставайтесь здоровыми
Забота о себе может помочь контролировать ваши симптомы, в том числе:
Получить регулярные физические упражнения. Наличие астмы не означает, что вы должны быть менее активными. Лечение может предотвратить приступы астмы и контролировать симптомы во время активности.
Регулярные физические упражнения могут укрепить ваше сердце и легкие, что поможет облегчить симптомы астмы. Если вы тренируетесь при низких температурах, носите маску для лица, чтобы согреть воздух, которым вы дышите.
- Поддерживать здоровый вес. Избыточный вес может ухудшить симптомы астмы, и это подвергает вас большему риску других проблем со здоровьем.
- Контроль изжоги и гастроэзофагеальной рефлюксной болезни (ГЭРБ). Возможно, что кислотный рефлюкс, который вызывает изжогу, может повредить дыхательные пути легких и ухудшить симптомы астмы. Если у вас частая или постоянная изжога, поговорите со своим врачом о вариантах лечения. Вам может потребоваться лечение ГЭРБ до того, как улучшатся ваши симптомы астмы.
Дополнительная информация
Показать больше информации
Нетрадиционная медицина
Некоторые альтернативные методы лечения могут помочь при симптомах астмы. Однако имейте в виду, что эти методы лечения не являются заменой для медицинского лечения, особенно если у вас тяжелая астма. Поговорите со своим врачом, прежде чем принимать какие-либо травы или добавки, так как некоторые из них могут взаимодействовать с лекарствами, которые вы принимаете.
В большинстве случаев необходимы дополнительные исследования, чтобы увидеть, насколько хорошо работают альтернативные лекарства, и измерить степень возможных побочных эффектов.Альтернативные методы лечения астмы включают в себя:
- Дыхательные упражнения. Эти упражнения могут уменьшить количество лекарств, необходимых для контроля симптомов астмы.
- Растительные и натуральные средства. Некоторые травяные и натуральные средства, которые могут помочь улучшить симптомы астмы, включают черное семя, кофеин, холин и пикногенол.
Решение проблем и поддержка
Астма может быть сложной и стрессовой.Вы можете иногда расстраиваться, злиться или впадать в депрессию, потому что вам нужно сократить свои обычные действия, чтобы избежать экологических факторов. Вы также можете чувствовать себя ограниченными или смущенными симптомами заболевания и сложными процедурами управления.
Но астма не должна быть ограничивающим условием. Лучший способ преодолеть беспокойство и чувство беспомощности — это понять свое состояние и взять под контроль лечение. Вот несколько советов, которые могут помочь:
- Побейся. Делайте перерывы между заданиями и избегайте действий, ухудшающих ваши симптомы.
- Составьте ежедневный список дел. Это может помочь вам не чувствовать себя подавленным. Вознаградите себя за достижение простых целей.
- Поговорите с другими с вашим состоянием. Чаты и доски объявлений в Интернете или группы поддержки в вашем регионе могут связать вас с людьми, сталкивающимися с аналогичными проблемами, и дать вам знать, что вы не одиноки.
- Если у вашего ребенка астма, будьте обнадеживающими. Сосредоточьте внимание на том, что может сделать ваш ребенок, а не на том, что он или она не могут. Вовлекайте учителей, школьных медсестер, тренеров, друзей и родственников в помощь вашему ребенку в борьбе с астмой.
Подготовка к встрече
Вы, вероятно, начнете с посещения своего семейного врача или врача общей практики. Однако, когда вы звоните, чтобы назначить встречу, вас могут направить к аллергологу или пульмонологу.
Поскольку встречи могут быть короткими, и потому что часто есть много оснований, это хорошая идея, чтобы быть хорошо подготовленными.Вот некоторая информация, которая поможет вам подготовиться к встрече, а также то, что ожидать от вашего врача.
Что вы можете сделать
Эти шаги помогут вам максимально использовать ваше назначение:
- Запишите все ваши симптомы, , включая те, которые могут показаться не связанными с причиной, по которой вы запланировали встречу.
- Обратите внимание, когда ваши симптомы беспокоят вас больше всего. Например, запишите, если ваши симптомы имеют тенденцию к ухудшению в определенное время дня, в определенные сезоны или когда вы подвергаетесь воздействию холодного воздуха, пыльцы или других спусковых механизмов.
- Запишите ключевую личную информацию, , включая любые серьезные стрессы или недавние изменения в жизни.
- Составьте список всех лекарств, витаминов и добавок, которые вы принимаете.
- Возьмите с собой члена семьи или друга, если возможно, . Иногда бывает сложно вспомнить всю информацию, предоставленную вам во время встречи. Кто-то, кто сопровождает вас, может вспомнить то, что вы пропустили или забыли.
- Запишите вопросы, чтобы спросить вашего врача.
Ваше время с врачом ограничено, поэтому составление списка вопросов поможет вам максимально использовать время вместе. Перечислите свои вопросы от самых важных к наименее важным в случае, если время истекает. При астме, некоторые основные вопросы, которые следует задать своему врачу, включают:
- Является ли астма наиболее вероятной причиной проблем с дыханием?
- Каковы другие возможные причины моих симптомов, кроме наиболее вероятной причины?
- Какие тесты мне нужны?
- Возможно ли мое состояние временное или хроническое?
- Какое лучшее лечение?
- Какие альтернативы первичному подходу вы предлагаете?
- У меня есть эти другие проблемы со здоровьем.Как я могу лучше всего управлять ими вместе?
- Есть ли какие-то ограничения, которым я должен следовать?
- Должен ли я обратиться к специалисту?
- Есть ли общая альтернатива лекарству, которое вы мне прописываете?
- Есть ли какие-нибудь брошюры или другие печатные материалы, которые я могу взять с собой домой? Какие сайты вы рекомендуете посетить?
В дополнение к вопросам, которые вы подготовили к своему врачу, не стесняйтесь задавать другие вопросы во время вашего визита.
Чего ожидать от вашего врача?
Ваш доктор, вероятно, задаст вам несколько вопросов. Быть готовым ответить на них может зарезервировать время, чтобы обойти любые вопросы, на которые вы хотите потратить больше времени. Ваш доктор может спросить:
- Каковы ваши симптомы?
- Когда вы впервые заметили свои симптомы?
- Насколько серьезны ваши симптомы?
- У вас есть проблемы с дыханием в большинстве случаев или только в определенное время или в определенных ситуациях?
- У вас есть аллергия, такая как атопический дерматит или сенная лихорадка?
- Что, если что-нибудь, кажется, ухудшает ваши симптомы?
- Что, если что-нибудь, кажется, улучшает ваши симптомы?
- В вашей семье аллергия или астма?
- У вас есть хронические проблемы со здоровьем?
,
Астма: причины, симптомы и лечение
Астма — это хроническое заболевание, при котором дыхательные пути, по которым воздух попадает в легкие, воспаляются и сужаются.
Воспаленные дыхательные пути очень чувствительны, и они имеют тенденцию реагировать на такие вещи в окружающей среде, которые называются триггерами, такие как вдыхаемые вещества. Когда дыхательные пути реагируют, они еще больше раздуваются и сужаются, а также выделяют дополнительную слизь, которая затрудняет поступление воздуха в легкие. Мышцы вокруг дыхательных путей также напрягаются, что еще больше ограничивает поток воздуха.
Симптомы астмы
Когда дыхательные пути реагируют на триггеры астмы, люди могут испытывать то, что называется вспышкой астмы или приступом астмы. Симптомы приступа астмы включают в себя: кашель, стеснение в груди, одышку и проблемы с дыханием, согласно данным Центров по контролю и профилактике заболеваний.
Некоторые люди имеют легкие симптомы астмы или испытывают симптомы астмы только в ответ на определенные действия, такие как физические упражнения. У других людей наблюдаются более частые симптомы и симптомы, которые могут потребовать лечения с помощью лекарств.
Что вызывает астму?
Основная причина астмы неизвестна, но считается, что это связано с сочетанием генетических факторов и факторов окружающей среды. Люди с астмой могут иметь генетические факторы риска, которые делают их более восприимчивыми к заболеванию, а определенные факторы окружающей среды, такие как воздействие аллергенов или определенных вирусных инфекций в младенческом возрасте, могут увеличить риск развития заболевания, согласно данным National Heart, Lung и Институт крови (НХЛБИ).
Симптомы астмы могут быть вызваны триггерами.Распространенными причинами астмы являются: табачный дым, пылевые клещи, загрязнение воздуха, пыльца, плесень, респираторные инфекции, физическая активность, холодный воздух и аллергические реакции на некоторые продукты питания.
Диагноз астмы
Астма у разных людей проявляется по-разному, говорит д-р Дэвид Бойтер из отдела легочной, интенсивной терапии и медицины сна в Национальной еврейской больнице здоровья в Денвере. Люди иногда впервые обнаруживают, что у них астма, потому что у них постоянный кашель или хрип и одышка, которая не проходит, что приводит их к врачу, сказал Бойтер.
Астму иногда можно пропустить, потому что люди думают, что у них частые простуды или другие респираторные инфекции, но у них на самом деле плохо контролируемая астма, сказал Бойтер. Пациент с частыми простудными заболеваниями, вероятно, нуждается в обследовании на предмет астмы, сказал он.
В других случаях люди неправильно диагностируются с астмой, когда у них фактически нет заболевания, сказал Бойтер. Например, у людей с ожирением могут быть симптомы, которые имитируют астму, сказал он, потому что дополнительный вес может сделать грудь более жесткой и тяжелой, что, в свою очередь, затрудняет дыхание.Люди с кислотным рефлюксом или носовой аллергией могут также иметь симптомы, которые имитируют астму, сказал он.
Чтобы диагностировать астму, врачи проводят функциональный тест легких, называемый спирометрией, чтобы выяснить, есть ли проблема с работой легких, сказал Бойтер. По данным Американской ассоциации легких, этот тест измеряет, сколько воздуха люди могут выдуть из легких и как быстро они это делают.
Лечение астмы
Нет лекарства от астмы. Люди, которые испытывают симптомы астмы, должны поговорить со своим врачом о том, как лучше всего лечить и управлять своим состоянием.
Управление астмой обычно включает в себя предотвращение возникновения астмы и прием лекарств для профилактики или лечения симптомов.
Цель астматической терапии состоит в том, чтобы у пациента не было симптомов, сказал Бойтер. «Мы хотим, чтобы вы могли делать то, что вы хотите, без ограничений», и с наименьшим количеством побочных эффектов от лечения, сказал Бойтер. «[Люди] чувствуют, что им приходится страдать от симптомов, но наша цель — устранить или почти устранить симптомы», — сказал он.
Препарат от астмы
Существует два типа препаратов для лечения астмы: препараты быстрого действия и препараты длительного действия.
Быстродействующие препараты облегчают симптомы острой астмы. Распространенным быстродействующим препаратом является вдыхание бета2-агонистов короткого действия, которые помогают расслабить мышцы вокруг дыхательных путей, позволяя большему количеству воздуха проходить через них. Согласно НХЛБИ, больные астмой должны всегда иметь при себе ингалятор быстрого действия, если он им нужен.
Долгосрочные лекарства, как правило, принимаются ежедневно, чтобы не допустить появления симптомов астмы. Обычным лекарством являются ингаляционные кортикостероиды, которые уменьшают воспаление дыхательных путей и делают дыхательные пути менее чувствительными.Другие долгосрочные препараты включают омализумаб, укол, который вводят один или два раза в месяц, чтобы предотвратить реакцию организма на триггеры астмы, и вдыхаемые бета2-агонисты длительного действия, которые помогают открыть дыхательные пути, по данным NHLBI.
Если пациенты принимают долгосрочные лекарства, они должны часто встречаться со своим врачом, чтобы оценить, насколько хорошо лекарства работают, или нужно ли корректировать дозу, сказал Бойтер.
Важно, чтобы люди, которые принимают долгосрочные лекарства, не прекращали внезапно принимать лекарства, если они чувствуют себя хорошо, потому что симптомы могут вернуться, сказал Бойтер.Люди, которые постоянно принимают лекарства, в конечном итоге принимают меньше в долгосрочной перспективе, потому что их состояние улучшается, и дозу можно снизить, сказал он.
Детская астма
Астма может быть у любого, но чаще всего она начинается в детстве. По данным NHLBI, из 25 миллионов страдающих астмой в США 7 миллионов — дети.
У большинства детей, страдающих астмой, она развивается до 5 лет, согласно Американской академии аллергии на астму и иммунологии (AAAAI).У детей астма может проявляться как хрипящий или свистящий звук при дыхании, кашле, учащенном или затрудненном дыхании, жалобах на боль в груди и чувство слабости или усталости, сообщает академия. и пропущенные дни школы, согласно Клинике Майо. По словам Клиники Майо, симптомы астмы у ребенка могут сохраняться и в зрелом возрасте.
Некоторые дети, страдающие астмой, «вырастут» из этого по мере взросления, то есть состояние полностью исчезнет, сказал Бойтер.Это может произойти, потому что, когда люди растут, их легкие становятся больше и более открытыми, сказал он, и люди испытывают гормональные изменения, которые также могут влиять на риск развития астмы. С другой стороны, люди, у которых астма развивается во взрослом возрасте, как правило, имеют условия для жизни, сказал он.
Некоторые исследования показывают, что вдыхаемые кортикостероиды могут немного ограничивать рост детей. Обзорное исследование 2014 года, опубликованное в журнале «Кокрановская библиотека», показало, что количество детей, принимавших ежедневные дозы препарата, выросло примерно до 0.На 2 дюйма (0,5 см) меньше в течение года, чем у тех, кто принимал плацебо или нестероидные препараты. Однако исследователи заявили, что этот эффект «кажется незначительным» по сравнению с известными преимуществами препаратов.
«Без [этих лекарств] плохо контролируемая астма представляет собой довольно большой риск», — сказал Бойтер, который не принимал участия в исследовании. NHLBI говорит, что вдыхаемые кортикостероиды, как правило, безопасны, если принимать их по назначению.
Следуйте за Рэйчел Реттнер @RachaelRettner. Следите за Live Science @livescience, Facebook и Google+.
,
бронхиальная астма у детей
Учебный ресурс
- Проводить исследования
- Искусство и Гуманитарные науки
- Бизнес
- Инженерная технология
- Иностранный язык
- история
- математический
- Наука
- Социальная наука
Топ подкатегорий
- Advanced Math
- алгебра
- Basic Math
- Исчисление
- Геометрия
- Линейная Алгебра
- Предварительная алгебра
- Предварительное исчисление
- Статистика и вероятность
- Тригонометрия
- другое →
Топ подкатегорий
- Астрономия
- Астрофизика
- Биология
- Химия
- Науки о Земле
- Наука об окружающей среде
- Наука о здоровье
- Физика
- другое →
Топ подкатегорий
- Антропология
- Закон
- Политология
- Психология
- Социология
- другое →
Топ подкатегорий
- Бухгалтерский учет
- Экономика
- Финансы
- Управление
- другое →
Топ подкатегорий
- Аэрокосмическая Техника
- Биоинженерия
- Химическая инженерия
- Гражданское строительство
- Компьютерные науки
- Электротехника
- Промышленный инжиниринг
- Машиностроение
- Веб-дизайн
- другое →
Топ подкатегорий
- Архитектура
- Связь
- английский
- Гендерные исследования
- Музыка
- исполнительских искусств
- Философия
- Религиоведение
- Написание
- другое →
Топ подкатегорий
- Древняя история
- Европейская история
- История США
- Всемирная история
- другое →
.