Лечение гиперкинетического синдрома у детей и взрослых. Симптомы
Комплекс неврологических нарушений, приводящих к повышенной импульсивности, гиперактивности, непроизвольными насильственными движениями различных частей тела носят название гиперкинетического синдрома и носит по международной классификации код F90. Особенностью данной патологии становится различная психосоматическая природа нарушения у взрослых пациентов и детей, что требуется различное лечение гиперкинетического синдрома.
Лечение гиперкинетического синдрома у детей
Такой диагноз у детей диагностируется в случае присутствие нарушений в поведенческих и психологических сферах. Малышей отличает повышенная активность. Они ни секунды не в состоянии оставаться на месте, постоянно суетятся. Признаки патологии выявляются в возрасте до 5 лет.
Первыми на нарушения чаще всего обращают внимание родители или лечащий педиатр. Для нивелирования диагноза используется комплексный подход, включающий беседы с детским психологом и применение лекарственных средств.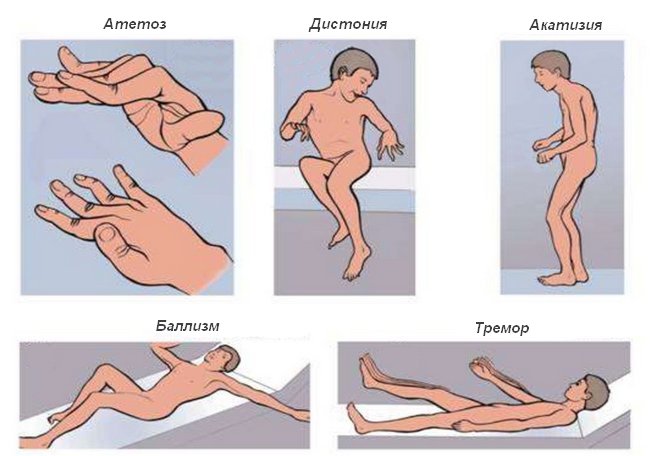 В первую очередь церебральных стимуляторов (Риталин, Цилерт), ноотропных препаратов, витаминных комплексов группы В.
В первую очередь церебральных стимуляторов (Риталин, Цилерт), ноотропных препаратов, витаминных комплексов группы В.
Гиперкинетический синдром у детей основные симптомы
Причиной возникновения патологии у детей становится мозговая дисфункция, нарушения в период вынашивания ребенка, его рождения, инфекции, которыми страдала в период беременности мать или малыш в раннем возрасте.
Такие дети страдают от неспособности концентрировать внимание, они избыточно суетливы и не готовы воспринимать информацию во время обучения, не в состоянии длительное время оставаться на одном месте, пугаются резких звуков и шума.
Гипотонически гиперкинетический синдром
Такая патология в детском возрасте встречается редко. Пациентов мучают насильственные непроизвольные движения в различных частях тела. Он развивается при возникновении поражения скорлупы и хвостатого ядра, нарушениями стриарного отдела экстрапирамидной нервной системы. В этом случае возникают:
- тики;
- тремор;
- размашистые движения конечностей с большой силой;
- быстрые хореические гиперкинезы и другие движения, контролировать которые больной не в состоянии.

Причиной патологии становятся многие неврологические заболевания.
Гиперкинетический синдром у взрослых
Синдром является фактором, сопровождающим многие неврологические заболевания. Природа возникновения непроизвольных насильственных движений в настоящий момент точно неизвестна
Гиперкинетический синдром причины
В числе причин возникновения насильственных неконтролируемых движений медики выделяют неврологические нарушения. Например, тремор, появляющийся у больных, страдающих болезнью Паркинсона.
Также в числе причин специалисты называются поражение теменной и затылочной доли мозга, геморрагический инсульт, радиационные поражения и другие диагнозы. Для точного определения заболевания, ставшего причиной образования синдрома, проводятся исследования. В первую очередь МРТ, с помощью которого определяется участок поражения в головном мозге.
Гиперкинетический кардиальный синдром
Выражен появлением чувства пульсации в шее и голове. Он сопровождается повышением частоты пульса и пульсового давления. Такая патология является самостоятельным вариантом проявления вегето-сосудистой дистонии (ВСД).
Он сопровождается повышением частоты пульса и пульсового давления. Такая патология является самостоятельным вариантом проявления вегето-сосудистой дистонии (ВСД).
Для лечения патологии используются мягкие седативные препараты. Такие, как корень валерианы, корвалол, настойка пустырника. Могут назначаться транквилизаторы и нейролептики. Прогноз устранения болезни положительный.
Гиперкинетический синдром — что это за диагноз, откуда берутся его проявления, каковы последствия и что с этим делать | e1.ru
Завершая цикл статей о детях с гипердинамическим и гиподинамическими синдромами прелагаю Вашему вниманию статью врача психотерапевта больницы № 31 Кричевской Екатерины Владимировны. Записаться на прием к Екатерине Владимировне можно по телефону 330–05–06.
ГИПЕРКИНЕТИЧЕСКИЙ СИНДРОМ
Сегодня одними из самых распространенных жалоб со стороны родителей являются следующие:
мой ребенок очень подвижный
он ничему не хочет учиться, слушать, читать книги, заниматься одним делом больше 5 минут
его практически невозможно удержать на месте
не слушается и делает все по-своему
его очень трудно уложить спать, а спит беспокойно
и другие подобные
Поговорим о гиперкинетическом синдроме, что это за диагноз, откуда берутся его проявления, каковы последствия и что с этим делать?
КЛИНИЧЕСКАЯ КАРТИНА
Как ставится понятным из вышеуказанных жалоб, дети с диагнозом гипердинамический синдром (или гиперкинетическое расстройство, или нарушение внимания и активности):
чрезмерно подвижны, им трудно удержаться на месте
неусидчивы, они не могут заниматься одним делом (читать, рисовать) больше 5 минут, а постоянно отвлекаются
у них нарушено активное внимание из-за чего происходит и частая смена одного вида деятельности на другой.

При этом такие дети практически не реагируют на замечания, что очень злит их родителей и воспитателей.
Важно отметить, что описанные проблемы возникают в разных ситуациях, т.е. не только дома, но и в детском саду, на улице, в гостях и т.д.
Также часто встречаются трудности засыпания, безрассудство в ситуациях, представляющих некоторую опасность.
Почему же эти дети ведут себя именно так???
ОТКУДА НАРУШЕНИЯ
Начало расстройств в процессе развития таких детей обычно возникает в первые 5 лет жизни. И является следствием повреждения центральной нервной системы в результате воздействия на нее различных вредных факторов во время беременности, родов и в первые 3 года жизни. Острые и хронические заболевания, перенесенные матерью во время беременности и родов, инфекции, тяжелый токсикоз (гестоз) 1 и 2 половин беременности, а также алкоголь, табакокурение и даже психологические стрессы все это вредные факторы, приводящие к нарушению развития ребенка внутриутробно. Во время родов может произойти повреждение ЦНС в результате механической травмы или гипоксии (недостатка кислорода) по причине слабости родовой деятельности матери, неправильного прохождения ребенка через родовые пути или оперативных родов (кесарево сечение, родовспоможение). У таких детей в амбулаторных картах часто стоит диагноз ППЦНС перинатальная энцефалопатия (повреждение центральной нервной системы), поставленный неврологом. В первые несколько лет после рождения ребенок беззащитен и легко восприимчив к неблагоприятным факторам (механические травмы, инфекции, неполноценное питание и др.). Тяжесть поражения может быть разной. Легкие нарушения могут исправиться в течение первого года, более выраженные сохраняются и затем могут появиться в виде:
Во время родов может произойти повреждение ЦНС в результате механической травмы или гипоксии (недостатка кислорода) по причине слабости родовой деятельности матери, неправильного прохождения ребенка через родовые пути или оперативных родов (кесарево сечение, родовспоможение). У таких детей в амбулаторных картах часто стоит диагноз ППЦНС перинатальная энцефалопатия (повреждение центральной нервной системы), поставленный неврологом. В первые несколько лет после рождения ребенок беззащитен и легко восприимчив к неблагоприятным факторам (механические травмы, инфекции, неполноценное питание и др.). Тяжесть поражения может быть разной. Легкие нарушения могут исправиться в течение первого года, более выраженные сохраняются и затем могут появиться в виде:
Ребёнок — непосед. Правила для родителей
Если вашему ребенку поставили диагноз «гипердинамический синдром» не стоит отчаиваться. При правильном лечении и соблюдении правил поведение нормализуется, без всяких последствий, в возрасте 12-20 лет. Терапия основана на настойчивом, структурированном воспитании (строгий контроль со стороны родителей и воспитателей, регулярные занятия спортом).
Терапия основана на настойчивом, структурированном воспитании (строгий контроль со стороны родителей и воспитателей, регулярные занятия спортом).
Общий принцип работы с детьми, имеющими легкие функциональные нарушения в работе мозга, заключается в том, что при обучении и организации их деятельности нужно максимально учитывать и обходить их дефект.
Зная, что работоспособность мозга наращивается и нормализуется по мере взросления ребенка и при отсутствии переутомления, необходимо обеспечить детям «мягкое», замедленное включение в учебу. Лучше, если ребенок позже пойдет в школу, например, с восьми лет, но ни в коем случае не в шесть.
Необходимо также избегать переутомления детей в течение учебного дня. Следует помнить, что шум, возня, крики только перевозбуждают их и дезорганизуют деятельность мозга.
Не рекомендуется оставлять детей в группе продленного дня, потому что они в гораздо большей степени, чем их здоровые сверстники, нуждаются в отдыхе после школьных занятий, многим необходим дневной сон и всем — относительное одиночество, отдых от группового общения.
Домашнее задание, которое обычно задиктовывается учителем в конце урока, дети – «непоседы» или не записывают вообще, или записывают неправильно. Из этого не следует делать проблемы. Вы можете сами узнавать, что было задано от учителя. Помните, основную роль в организации мозговой деятельности детей с «гипердинамическим синдромом» играют домашние занятия. Поэтому дома необходимо не только выполнять домашние задания, но и повторять материал, пройденный в классе. Занятия должны чередоваться с отдыхом в соответствии с ритмом работы мозга ребенка: 5-10 минут работы и 5 минут перерыв. Через час работы необходимо делать получасовой отдых. Только при таком режиме занятия смогут быть продуктивными.
В конце «работы» надо обязательно хвалить ребенка независимо от того, демонстрировал он свои знания или только смотрел, слушал и повторял. Запоминание на самом деле идет прекрасно, когда от ребенка не требуют воспроизвести все, что он должен запомнить.. Ребенок всегда готов слушать и смотреть, а когда информация хорошо систематизирована, он легко научается ею пользоваться и с радостью это демонстрирует.
Напротив, отрицательные эмоции возникающие, когда ребенок не в состоянии вспомнить то, что требуется, заставляют его избегать «учебных» ситуаций. Он уже не хочет ни слушать, ни смотреть, чтобы потом не пришлось мучиться при ответе на вопросы. Требуя в обязательном порядке точного воспроизведения всей информации, мы заранее ставим ребенка в ситуацию неуспеха и тем самым разрушаем учебную мотивацию.
При обучении чтению цель — понимание, а не проговаривание вслух. Поэтому сначала надо дать ребенку возможность понять текст, разобрав его про себя, и только потом предлагать прочитать вслух. Когда ребенка заставляют сразу читать вслух, то ему приходится одновременно выполнять две операции. Для этого необходимо распределение внимания, которое у таких детей обычно практически отсутствует. Обстановка при обучении должна быть свободной и непринужденной. Когда на дисциплине не заостряется внимание, а уроки проводятся в игровой форме, дети ведут себя спокойнее и более продуктивно работают. Допуская мелкие дисциплинарные нарушения, можно поддерживать общую хорошую работоспособность.
Допуская мелкие дисциплинарные нарушения, можно поддерживать общую хорошую работоспособность.
Следует помнить, что монотонная неинтересная работа утомляет детей с «гипердинамическим синдромом» так же, как любая другая.
Как только ребенок начинает перебирать карандаши, менять ручки, «мечтательно» смотреть в пространство, надо сразу прекращать занятия, не пытаясь вернуть ребенка к деятельности, даже если он позанимался всего 10 минут. Необходимо оставить ребенка в покое, поговорить с ним о чем-нибудь постороннем и минут через 5 вернуться к урокам.
Для гиперактивного ребенка очень важен сон, поэтому обеспечьте ребенку полноценный ночной отдых. Его отход ко сну должен быть максимально спокойным.
Помните! Все усилия педагогов, психологов и родителей должны быть направлены на развитие у ребенка интеллекта. А от остальных недостатков они избавляются по мере нормализации работы мозга.
Синдром дефицита внимания с гиперактивностью.
 Причины и последствия
Причины и последствия
17 февраля в Городском центре медицинской профилактики состоялся семинар «Синдром дефицита внимания с гиперактивностью. Причины и последствия».
Первый докладчик, к.м.н., заведующий психоневрологическим дневным реабилитационным стационаром Центра восстановительного лечения «Детская психиатрия» им. С.С.Мнухина Артём Александрович Резаков доложил о клинико-диагностических и лечебно-реабилитационных асп
ектах синдрома гиперактивности и дефицита внимания. Он подробно остановился на истории вопроса, отметив, что первые упоминания о нарушении внимания у детей можно найти еще у Гиппократа и Платона. В средние века появилась теория «морального помешательства», полагающая, что дети рождаются с проявлениями «аморальных черт характера». В 1848 году симптомы гиперактивности были описаны в виде образа Беспокойного Фила в описании доктора Генриха Хоффмана. в 1889 году американский философ и психолог Вильям Джеймс опубликовал труд «Принципы психологии», где рассеивание внимания объясняется внутримозговыми механизмами. В 1917-1918 годах эпидемия летаргического энцефалита в Европе и США дала развитие биомедицинскому подходу к гиперактивности и проблемам поведения. Гиперкинетический синдром рассматривался и в работах отечественных учёных. В 1920 году П.И.Растегаев первым предлагает в России создать специальные условия обучения у детей с проявлениями СДВГ. В 1928 году Е.М.Захарьян и М.А.Голозко описывают явления психофизической незрелости и слабую память у пациентов с СДВГ. Г.Е.Сухарева гиперактивного ребёнка рассматривала как пациента с психопатоподобными нарушениями поведения. Так же занимались СДВГ В.А.Гиляровский, В.П.Осипов, Е.А.Осипова, С.С.Мнухин, А.Е.Личко, В.В.Ковалёв. В 2009 г. Р.Ф.Гасанов описал изменение представлений о СДВГ и его основные клинические характеристики.
В 1917-1918 годах эпидемия летаргического энцефалита в Европе и США дала развитие биомедицинскому подходу к гиперактивности и проблемам поведения. Гиперкинетический синдром рассматривался и в работах отечественных учёных. В 1920 году П.И.Растегаев первым предлагает в России создать специальные условия обучения у детей с проявлениями СДВГ. В 1928 году Е.М.Захарьян и М.А.Голозко описывают явления психофизической незрелости и слабую память у пациентов с СДВГ. Г.Е.Сухарева гиперактивного ребёнка рассматривала как пациента с психопатоподобными нарушениями поведения. Так же занимались СДВГ В.А.Гиляровский, В.П.Осипов, Е.А.Осипова, С.С.Мнухин, А.Е.Личко, В.В.Ковалёв. В 2009 г. Р.Ф.Гасанов описал изменение представлений о СДВГ и его основные клинические характеристики.
Если говорить об эпидемиологии СДВГ, то замечено, что чем более развита страна, тем больше в ней пациентов с СДВГ. Так, в США частота встречаемости – 20
% от популяции, в Канаде – 15%, в России – 10%.
Какие факторы влияют на развитие СДВГ? Генетические, перинатальные, натальные, социально-психологические, фармакологические, а также травматический генез.
Основными нарушениями, которые отмечаются при СДВГ, являются: нарушение внимания, гиерактивность, импульсивность, трудности в общении и обучении.
Первые признаки СДВГ можно увидеть у детей от 1 до 3 лет. У них отмечаются: нарушения ритма сна и бодрствования, повышенная возбудимость, беспокойство, тремор. В 3 года наблюдается отставание в нервно-психическом развитии, непослушание, упрямство. В 5 лет — неуклюжесть ребёнка в связи с минимальной статико-моторной недостаточностью. Для 6-9 лет будут характерны бытовые травмы, речевые нарушения, расстройства школьных навыков, дислалия, дислексия, дискалькулия, энурез, заниженная самооценка, агрессия. В 12 -14 лет идет снижение гиперактивности, но остаются нарушение внимания и импульсивность. В15 лет гиперактивность исчезает, симптомы СДВГ сглаживаются и маскируются особенностями личности. С 18 лет и далее наблюдается недостаточная организованность, неспособность планировать время, плохая память, взрывной характер, эмоциональная лабильность, семейные проблемы, ДТП, правонарушения, различные виды зависимостей (алкогольная, наркотическая, пищевая, игровая).
С 18 лет и далее наблюдается недостаточная организованность, неспособность планировать время, плохая память, взрывной характер, эмоциональная лабильность, семейные проблемы, ДТП, правонарушения, различные виды зависимостей (алкогольная, наркотическая, пищевая, игровая).
Лечебно-реабилитационные мероприятия при СДВГ состоят из фармакологической терапии, психотерапии и нелекарственных методов лечения. Фармпрепараты врач подбирает индивидуально, исходя из особенностей пациента. Психотерапия при СДВГ обязательна. Здесь используются семейная психотерапия и семейное консультирование; индивидуальная поведенческая и когнитивно-поведенческая психотерапия; групповая психотерапия и групповая психокоррекционная работа с психологом; игровая психотерапия; арт-терапия, музыкотерапия; РАГ (ритмико-акустическая группа). В качестве нелекарственных методов лечения при СДВГ используется метод биологической обратной связи (БОС) и транскраниальная микрополяризация.
«Дети с синдромом дефицита внимания и гиперактивностью. Что скрывается под маской СДВГ?» — такова была тема второго выступления врача-невролога, ведущего врача группы углубленного обследования детей с СДВГ СПб ГУЗ «Консультативно-диагностический центр для детей» Дианы Владимировны Леденцовой.
Что скрывается под маской СДВГ?» — такова была тема второго выступления врача-невролога, ведущего врача группы углубленного обследования детей с СДВГ СПб ГУЗ «Консультативно-диагностический центр для детей» Дианы Владимировны Леденцовой.
Синдром дефицита внимания с гиперактивностью (СДВГ) — это поведенческое расстройство в детском возрасте, связанное с возрастной незрелостью ЦНС и дисгармоничным развитием. Расстройство развития, проявляющееся трудностями концентрации и поддержания внимания, чрезмерной двигательной активностью и несдержанностью.
Стоит отметить, что СДВГ наблюдается как у детей, так и у взрослых; лица мужского пола болеют в 2 раза чаще; нередко наблюдаются семейные случаи.
Каковы же основные проблемы у детей с СДВГ? Это, прежде всего, проблемы поведения: протесты, ложь, драки, нарушение общественного порядка. В школьном возрасте — неуспеваемость, специфические трудности обучения, низкая степень понимания учебных заданий ,отсутствие завершения начатых дел, проблемы взаимоотношений со сверстниками и учителями.
Основные признаки СДВГ: невнимательность, импульсивность, гиперактивность. Невнимательность – ребенок не способен сосредоточиться на деталях, неустойчивость внимания во время выполнения заданий и во время игр — не следует указаниям, не слушает, забывает, отвлекается. Импульсивность – когда ребенок с трудом дожидается своей очереди, перебивает, вмешивается в чужие разговоры , выкрикивает с места ответы до завершения вопроса. Гиперактивность — ребенок производит суетливые движения руками и ногами, непоседлив, бегает, карабкается на что-то в неподходящих для этого ситуациях, постоянно находится в движении, чрезмерно болтлив.
В зависимости от особенностей клинической картины выделяют три варианта СДВГ: сочетанный или комбинированный вариант СДВГ; СДВГ с преобладанием невнимательности; СДВГ с преобладанием гипреактивности и импульсивности.
Каковы диагностические критерии СДВГ? Симптомы проявляются до 7 лет, держатся не меньше 6 месяцев, обнаруживаются в двух и более сферах деятельности (в школе, дома), не обусловлены психическими расстройствами, вызывают значительный психологический дискомфорт и нарушают адаптацию, создают трудности в обучении. Отмечаются частые сопутствующие нарушения: расстройства речи, расстройства учебных навыков – дислексия, дисграфия. Могут наблюдаться депрессивные состояния, тревожные, оппозиционно-вызывающие и поведенческие расстройства; тики и синдром Туретта.
Отмечаются частые сопутствующие нарушения: расстройства речи, расстройства учебных навыков – дислексия, дисграфия. Могут наблюдаться депрессивные состояния, тревожные, оппозиционно-вызывающие и поведенческие расстройства; тики и синдром Туретта.
В развитии СДВГ 80% играет наследственность. Увеличивают вероятность возникновения СДВГ пре- и перинатальные факторы риска. СДВГ может развиваться после черепно-мозговой травмы, менингита, энцефалита и других неблагоприятных воздействий на ЦНС.
Каковы проявления СДВГ? В младенческом возрасте это будет беспокойство, нарушение сна, высокая степень двигательной активности. Такие дети рано начинают ходить. Дошкольники гиперактивны и невнимательны. У них запаздывает формирование речи, отсутствует чувство страха, дистанции. Для них характерны постоянные стычки с ровесниками. В ранние школьные годы детям трудно концентрироваться, сидеть на одном месте и слушать, общаться со сверстниками. У них часто есть сложности в приобретении навыков чтения и письма (до 65%), нарушения координации, мелкой моторики. К 7-10 годам возникают и эмоциональные расстройства. У подростков есть трудности в концентрации внимания, неуклюжесть , дислексия, дисграфия, они словно «витают в облаках». У них могут возникнуть психические нарушения(депрессия, тревожный невроз, склонность к наркомании, токсикомании).
К 7-10 годам возникают и эмоциональные расстройства. У подростков есть трудности в концентрации внимания, неуклюжесть , дислексия, дисграфия, они словно «витают в облаках». У них могут возникнуть психические нарушения(депрессия, тревожный невроз, склонность к наркомании, токсикомании).
При постановке диагноза необходимо учитывать особенности личности и темперамента ребенка, средовые факторы, воспитание в семье, педагогическую запущенность. Стоит отметить, что отдельные, временные характеристики поведения ребенка, даже если они похожи на СДВГ, не могут считаться основанием для постановки диагноза
СДВГ необходимо дифференцировать: от неврозов и невротических реакций, которые могут вызывать расстройства внимания и гиперактивность; от астенических синдромов при соматических заболеваниях, которые проявляются быстрой физической и психической истощаемостью, утомляемостью, обидчивостью, капризностью, частыми головными болями, снижением показателей школьной успеваемости; от последствий перенесенной черепно-мозговой травмы; от когнитивной эпилептиформной дезинтеграции. Часто неверно диагностироваться как СДВГ может: задержка умственного развития, интеллектуальная недостаточность, аутистический спектр расстройств, психопатии.
Часто неверно диагностироваться как СДВГ может: задержка умственного развития, интеллектуальная недостаточность, аутистический спектр расстройств, психопатии.
Лечение СДВГ включает в себя медикаментозную терапию; массаж, ЛФК, ФТЛ, тепловые процедуры, соляно-хвойные ванны; диету с ограничением сахара, исключением красителей, ароматизаторов , глютаматов. Обязательны педагогическая и психологическая коррекция. Рекомендуется: режим, спорт, длительные прогулки, бег. Необходимо ограничение посещений мероприятий со скоплением большого количества народа.
Необходим комплексный подход к детям с СДВГ, поддержка семей, профилактика неуспеваемости. Детям с СДВГ необходимо общение с социально благополучными учениками, ориентация на успешных одноклассников. Родители, педагоги, психологи, врачи – неврологи должны быть командой заинтересованных участников в помощи детям с СДВГ.
причины, признаки, диагностика, лечение. Различные формы проявления у взрослых этого синдрома
Гиперкинетический синдром (гиперкинез) – патология неврологического характера, проявляющаяся в виде непроизвольных сокращений определенных мышечных групп. Заболевание имеет многочисленные клинические формы. Точная причина патологии неизвестна, гиперкинетический синдром имеет многофакторную этиологию. Чаще всего нарушение наблюдается в детском возрасте, однако также может развиваться у взрослых.
Заболевание имеет многочисленные клинические формы. Точная причина патологии неизвестна, гиперкинетический синдром имеет многофакторную этиологию. Чаще всего нарушение наблюдается в детском возрасте, однако также может развиваться у взрослых.
Группа гиперкинезов в неврологии включает большое количество патологических явлений, характеризующихся непроизвольной активностью мышц. Патология может иметь как врожденное, так и приобретенное происхождение.
Причины
Активность человеческих мышц регулируется экстрапирамидной системой. Это совокупность мозговых структур, отвечающих за управление движениями, поддержание тонуса, определенных поз. Нарушение проводимости нервных импульсов в системе приводит к формированию гиперкинетического синдрома у взрослых.
Провоцирующие факторы:
- нарушения мозгового кровоснабжения;
- давление на нервные центры вследствие расширения сосудов;
- церебральный паралич;
- заболевания эндокринного характера;
- черепно-мозговые травмы;
- инфекционные заболевания;
- врожденные пороки и аномалии развития;
- патологические новообразования;
- воздействие ядовитых веществ и интоксикация.

У некоторых пациентов гиперкинезы возникают при поражении нервной системы вследствие длительного приема препаратов, на фоне инсультов, инфарктов, заболеваний пищеварительной системы. Интенсивные приступы могут провоцироваться психоэмоциональным напряжением, стрессами, экстремальными ситуациями.
Классификация и симптомы
Гиперкинезы подразделяются в зависимости от локализации патологического процесса, степени интенсивности. Определение вида нарушения – важный диагностический критерий, влияющий на выбор способа лечения.
В зависимости от клинической картины, выделяют такие виды:
- Хореический (хореиформный). Характеризуется аномальными движениями конечностей или мимических мышц. Может иметь как врожденное, так и приобретенное происхождение. Часто возникает на фоне мозговых травм, онкологических новообразований, ревматизма, дегенеративных процессов. Поражения лицевых мышц, как правило, односторонние.
- Атетоидный. Характеризуется непроизвольным сгибанием пальцев ног или рук, лицевыми спазмами, судорогами.
 В случае отсутствия терапии нарушается подвижность суставов, вследствие чего пациент частично обездвиживается.
В случае отсутствия терапии нарушается подвижность суставов, вследствие чего пациент частично обездвиживается. - Гемифациальный. Представляет собой гиперкинезы, возникающие в лицевых мышцах. Характер проявлений различный. Поражаются преимущественно мимические мышцы. Иногда отмечается непроизвольное закрытие век, подергивается нижняя челюсть. Отмечаются спонтанные движения языком и губами.
- Дрожательный. Характеризуется непроизвольным возникновением тремора, при котором в процесс вовлекается отдельный участок мышц. Может свидетельствовать о ранней стадии болезни Паркинсона.
- Тикозный. Считается наиболее распространенной формой синдрома. В большинстве случаев тикоидный гиперкинез появляется из-за поражений ЦНС при травмах, отравлениях, инфекционных патологиях. Возникает на фоне сильного эмоционального возбуждения, в качестве реакции на интенсивные раздражители. Нервный тик представляет собой аритмичный гиперкинез с низкой амплитудой, возникающий в отдельной мышце. Особенностью является то, что человек способен некоторое время подавлять непроизвольное движение.

- Миоклонический. Представляет собой приступообразный гиперкинез, характеризующийся точечными сокращениями мышечных волокон. Локализуется преимущественно в мышцах лица и нижних конечностях. Патология возникает из-за врожденных аномалий.
- Медленный. Характеризуется снижением тонуса и спазмом мышц. Вследствие развития патологического процесса пациент принимает неестественную позу. Из-за этого возникает угроза для опорно-двигательного аппарата.
- Кардиальный. Представляет собой форму ВСД, при которой в патологический процесс вовлекается сердечно-сосудистая система. Характеризуется развитием гиперкинеза в левом желудочке сердца, вследствие чего развивается интенсивная тахикардия. Патология сопровождается усиленной пульсацией в висках, в области сонной артерии. Возникновение кардиального гиперкинетического синдрома может свидетельствовать о начальной стадии инфаркта миокарда.
Клиническая картина при гиперкинезах включает широкий спектр симптоматических проявлений, в число которых включены:
непроизвольные движения конечностей;
- тремор;
- онемение и спазм мышц;
- чувство пульсации в крупных сосудах;
- подергивание мелких мышечных групп;
- непроизвольные движения языка, нижней челюсти;
- смыкание век;
- интенсивные судороги с одной стороны тела;
- снижение общего мышечного тонуса;
- нарушения координации движений;
- нарушения мелкой моторики рук;
- прием неестественных поз.

Диагностика
Гиперкинез диагностируется на основе сведений о клинической картине. Лабораторные и инструментальные методы обследования требуются для определения возможной причины нарушения.
В число методов диагностики включается:
- Неврологический осмотр. Производится изучение присутствующих у больного проявлений гиперкинеза, определяется степень интенсивности, амплитуда. Специалист проверяет рефлексы, реакции на раздражители. Оценивает психоэмоциональное состояние, интеллектуальные особенности. Выявляют сопутствующие симптомы.
- Энцефалография. Представляет собой метод определения характера биоэлектрических процессов в тканях мозга. При помощи такого обследования выявляется миоклонический синдром. Могут обнаруживаться признаки, указывающие на наличие эпилепсии.
- Томография. Используется с целью изучения состояния мозга при травмах, подозрениях на онкологические заболевания, ишемический процесс. Метод эффективен при диагностике гемифациального, атетоидного, тикозного гиперкинезов.

- Ультразвуковое обследование. Производится с целью выявления ишемических процессов и других провоцирующих факторов сосудистого происхождения.
- Биохимический анализ крови. Назначается с целью выявления ядовитых веществ при подозрении на токсическое происхождение заболевания. Во вспомогательных целях может применяться гормональный анализ.
Терапевтические мероприятия
Важно отметить, что гиперкинетический синдром может иметь как первичный, так и вторичный характер. При диагностике необходимо определить причину нарушения, так как только ее устранение позволит избавить больного от симптомов. Для лечения гиперкинезов применяются различные методы, основным из которых является прием препаратов.
Медикаментозная терапия
Лекарственные средства назначаются с учетом индивидуальных особенностей пациента, специфики клинической картины. В терапевтических целях применяют препараты с седативным, противосудорожным действием. В некоторых случаях полностью излечить патологию невозможно. Тогда терапия направляется на улучшение состояния больного, сокращение частоты приступов, снижение их интенсивности, предотвращение осложнений.
Тогда терапия направляется на улучшение состояния больного, сокращение частоты приступов, снижение их интенсивности, предотвращение осложнений.
В лечебных целях используют такие группы препаратов:
- Холинолитики. Действие направлено на торможение нервных процессов в мышцах за счет снижения активности ацетилхолина. Наиболее эффективны при гиперкинезах, сопровождающихся спазмами, тремором, торсионной дистонией. Распространенный представитель данной группы – «Тригексифенидил» («Циклодол», «Паркопан», «Ало-Трайгекс»).
- Препараты «Дофа» («Дигидроксифенилаланин»). Действие направлено на улучшение метаболизма дофамина. Предназначены для лечения торсионной дистонии.
- Нейролептики. Назначаются для купирования интенсивных нервных импульсов. Применяются при фациальных спазмах, атетоидном, хореическом, торсионном гиперкинезах.
- Бензодиазепины. Характеризуются выраженным противосудорожным и расслабляющим воздействием. Пациентам с гиперкинетическим синдромом назначаются препараты на основе «Клоназепама».
 К ним относятся «Клонотрил», «Ривотрил».
К ним относятся «Клонотрил», «Ривотрил».
При гиперкинезах может назначаться лечение с помощью гомеопатии. Такой метод имеет немало положительных отзывов со стороны врачей и пациентов. Применение допускается только при одобрении лечащего невропатолога.
Народные средства
В целях вспомогательной терапии используются методы нетрадиционной медицины. Применяются народные средства, обладающие успокоительным и расслабляющим эффектом. Положительным воздействием отличаются водные процедуры, ванны с добавлением морской соли, настоев седативных трав (мяты, лаванды).
Хорошим эффектом при гиперкинезах отличаются настои, приготовленные из зерен овса. Необходимо залить 0,5 кг зерен 1 л воды, варить на небольшом огне. Полученную жидкость сцеживают, добавляют в нее мед. Следует пить лекарство по 1 стакану.
При гиперкинетическом синдроме полезны отвары ромашки, чай с листьями мяты, мелисы. Положительным действием характеризуются настои шиповника, пустырника.
Нервозность ребенка выражается в его двигательном беспокойстве, общей эмоциональной лабильности, а также в эксцентричных выходках, в отдельных случаях в проявлении симптомов раздражения вегетативной нервной системы (например, в склонности ребенка к рвоте).
Прослеживается тесная взаимосвязь с испугом, перенесенным шоком или стрессом, но есть и кое-какие различия. В настоящее время особенно распространен гиперкинез, при котором у детей проявляется большое число отклонений, из-за чего они становятся истинным мучением для своей семьи и школы. Данную ситуацию можно охарактеризовать следующим термином: минимальная церебральная дисфункция, что означает очень незначительно выраженная церебрастения.
О том, как проявляется гиперкинез у детей и как его лечить, вы узнаете, ознакомившись с данным материалом.
Признаки гиперкинетического синдрома у детей
Основными симптомами гиперкинетического синдрома у детей являются:
- аффективная лабильность,
- стремление совершать неадекватные поступки (предрасположенность к интриганству, козням, проискам),
- несоблюдение дистанции в социальном общении,
- трудности адаптации.
Подобный ребенок всегда пребывает в движении («юла», «непоседа»), много бегает безо всякой цели, карабкается вверх, причем игнорируя опасности, начинает сразу много дел, не доводя до завершения ни одно из них, часто никого не слушается, вмешивается в разговоры дома или на уроке, неадекватно реагирует на замечания, например, громко выкрикивая оскорбления или, наоборот, храня гробовое молчание; имеет склонность к физическим действиям при выяснении отношений с товарищами, всегда стремится настоять на своем, вмешивается в игры других детей, но при этом всегда является изгоем (нелюбимым всеми, безнадежным одиночкой, действующим в отрыве от коллектива).
Уровень интеллектуального развития ребенка с симптомами гиперкинетического синдрома, как правило, достаточно высок, однако, из-за нарушения внимания, он медленно соображает (ребенок с замедленным, запоздалым развитием).
С другой стороны, у таких детей часто бывает слабая успеваемость по отдельным предметам, например, по арифметике (в решении задач).
Не все данные признаки гиперкинеза проявляются у каждого больного ребенка. Многие дети имеют плохую двигательную координацию (недостаток тонкой моторики), и их действия, например, во время уроков физкультуры, часто бывают неуклюжими. Некоторые дети дополнительно отличаются невоспитанностью, дурными манерами, причиняющими неудобства окружающим и проявляющимися, например, в стремлении уколоть своего товарища иголкой, или оттаскать за волосы (косы).
Чрезвычайная импульсивность ребенка может выражаться также в виде определенного тика. Электроэнцефалограмма может показать небольшие общие изменения, но очевидные патологические данные выявляются крайне редко.
Причины гиперкинеза у детей
Основными причинами гиперкинеза у ребенка являются:
- небольшие повреждения мозга во время или после рождения,
- психические нарушения из-за сложных взаимоотношений в семье,
- повышенная раздражительность на почве того, что этих детей не воспринимают серьезно, не обращают на них должного внимания (например в школе),
В дальнейшем у таких детей отмечаются проявления аллергических реакций из-за непереносимости каких-либо продуктов питания, медикаментов или веществ, вызывающих интоксикацию.
В следующем разделе статьи описаны основные методы коррекции гиперкинетического синдрома у детей.
Как лечить гиперкинез у детей: методы коррекции гиперкинетического синдрома
Из-за большого количества возможных причин возникновения данного заболевания и пестрой картины его проявлений следует, прежде всего, провести тщательное медицинское обследование ребенка.
Лечение ребенка с симптомами гиперкинеза возможно только при тесном взаимодействии врача и воспитателей в школе или в детском саду, в некоторых случаях следует подключить к решению проблем также психолога. За исключением особых случаев, которые должны обсуждаться вместе с врачом, нет необходимости придерживаться какой-либо специальной диеты.
За исключением особых случаев, которые должны обсуждаться вместе с врачом, нет необходимости придерживаться какой-либо специальной диеты.
Пропагандируемая в последние годы пища с пониженным содержанием фосфатов, в соответствии с результатами врачебных исследований и наблюдениями детских психиатров, была признана бесполезной.
Целенаправленной помощью, которая должна в первую очередь исходить от родителей, являются терпение, умение принимать ребенка с гиперкинетическим синдромом таким, какой он есть, спокойно переносить множество его капризов, а также профессиональная терапия, направленная на улучшение дефицита восприятия (трудотерапия), гимнастика при более серьезных расстройствах моторики, оказание ребенку помощи в учебе по отдельным дисциплинам.
Что касается медикаментов, то лечение гиперкинезов у детей успокоительными средствами не помогает. Хороший опыт имеется при лечении детей стимулирующими средствами, которые, очевидно, помогают улучшить внимание и укрепить способность реакции. Подобный эффект от приема стимуляторов, полученный приблизительно в 80% случаев, лишний раз поддерживает мнение, что при заболевании ребенка гиперкинезом речь, очевидно, идет о нарушении медиаторов. Попытку предпринять лечение стимуляторами следует непременно обсудить с детским врачом. Не следует опасаться появления зависимости от этих медикаментов.
Подобный эффект от приема стимуляторов, полученный приблизительно в 80% случаев, лишний раз поддерживает мнение, что при заболевании ребенка гиперкинезом речь, очевидно, идет о нарушении медиаторов. Попытку предпринять лечение стимуляторами следует непременно обсудить с детским врачом. Не следует опасаться появления зависимости от этих медикаментов.
Гиперкинетический синдром. Синдром СДВГ. Симптомы и лечение
Гиперкинетический синдром сегодня является одним из самых частых поведенческих нарушений у детей и подростков. По разным данным, этот диагноз ставится примерно от 3 до 20% школьников, приходящих на прием к педиатру. По клиническим проявлениям его можно перепутать с плохим поведением, беспокойством или особенностями темперамента, так как одним из основных его симптомов является повышенная активность.
Однако благодаря некоторым ярким особенностям специалисты могут дифференцировать это нарушение. Узнаем его симптомы, а также как диагностировать и лечить СДВГ.
Гиперкинетический синдром.
 Определение и распространенность у детей
Определение и распространенность у детей
Гиперкинетический синдром – это одно из распространенных поведенческих нарушений, встречающихся в детском и подростковом возрасте. Как и многие другие эмоциональные расстройства, оно проявляется чрезмерной активностью и беспокойством. Также его часто называют синдромом дефицита внимания и гиперактивности (сокращенно СДВГ).
Обычно данное нарушение встречается у детей младшего школьного возраста. От семи до двенадцати лет его частота колеблется от 3 до 20% маленьких пациентов. А в первые годы жизни СДВГ встречается значительно реже – у 1,5–2% детей. При этом у мальчиков он проявляется примерно в 3–4 раза чаще, чем у девочек.
Как уже упоминалось, гиперкинетический синдром у детей проявляется в первую очередь повышенной активностью и возбудимостью. Обычно это возникает уже в младшем школьном периоде. Но нередко симптомы наблюдаются уже на третьем-четвертом году жизни.
Если говорить о первых проявлениях синдрома, можно отметить повышенную чувствительность к раздражителям, возникающую еще в младенческом возрасте. Такие дети острее реагируют на яркий свет, шум или изменения температуры. Также синдром СДВГ проявляется двигательным беспокойством во время бодрствования и во сне, сопротивлением пеленанию и другими симптомами.
Такие дети острее реагируют на яркий свет, шум или изменения температуры. Также синдром СДВГ проявляется двигательным беспокойством во время бодрствования и во сне, сопротивлением пеленанию и другими симптомами.
В младшем школьном возрасте возникают следующие симптомы:
- Рассеянность внимания. Ребенок не способен концентрироваться на каком-либо предмете, не может долго слушать учителя.
- Нарушения памяти. Из-за СДВГ младший школьник хуже усваивает учебную программу.
- Импульсивность. Ребенок становится возбудимым и суетливым. Часто это выражается неспособностью дослушать до конца, дождаться своей очереди. Поступки ребенка часто немотивированные и неожиданны.
- Нарушения сна.
- Эмоциональные расстройства: вспыльчивость, агрессивность, вызывающее поведение или же, напротив, беспричинная плаксивость.
Также следует отметить, что у многих детей младшего школьного возраста возникают проблемы с координацией движений. Это проявляется в трудностях с письмом, раскрашиванием, завязыванием шнурков. Появляются нарушения пространственной координации.
Появляются нарушения пространственной координации.
Причины и факторы, влияющие на возникновение СДВГ
На появление синдрома дефицита внимания и гиперактивности оказывают влияние многие факторы:
- Различные осложнения беременности. Сильный и продолжительный токсикоз или повышенное давление у будущей мамы может спровоцировать СДВГ у ребенка.
- Неправильный образ жизни при беременности. По всей вероятности, ни для кого не секрет, что употребление алкоголя или курение могут отрицательно повлиять на закладку органов и систем будущего ребенка (в том числе и нервной системы). Также к факторам, провоцирующим гиперкинетический синдром, можно отнести тяжелую физическую работу или стрессы.
- Затяжные или слишком быстрые роды также могут негативно повлиять на развитие ребенка.
- Социальный фактор. Проблемы с поведением и повышенная возбудимость часто бывают реакцией на неблагоприятную обстановку в семье или в школе. Таким образом организм пытается справиться со стрессовой ситуацией.
 Сам по себе этот фактор не способен вызвать СДВГ, но может значительно усилить его симптомы.
Сам по себе этот фактор не способен вызвать СДВГ, но может значительно усилить его симптомы.
Однако единственной и достоверной причины гиперкинетического синдрома пока не выявили.
СДВГ или темперамент?
Часто, обнаружив у ребенка импульсивность и чрезмерную активность, родители подозревают у него СДВГ. Однако не стоит забывать, что каждый ребенок обладает своим темпераментом. К примеру, характерными чертами холериков является как раз импульсивность, вспыльчивость и несдержанность. А у маленьких сангвиников часто наблюдается неумение сосредоточиться на одном занятии и потребность часто переключаться с одного вида деятельности на другой.
Поэтому, прежде чем бить тревогу, стоит внимательнее присмотреться к своему малышу: может быть, его поведение – это просто проявление темперамента. К тому же особенности младшего школьного возраста предполагают небольшой объем памяти и невысокую устойчивость внимания. Эти характеристики улучшаются постепенно по мере взросления. Также именно в это время часто наблюдаются неусидчивость и порывистость. Ребенок 7 лет еще не может долго концентрироваться на чем-то одном.
Также именно в это время часто наблюдаются неусидчивость и порывистость. Ребенок 7 лет еще не может долго концентрироваться на чем-то одном.
Другое дело, что при СДВГ эти симптомы гораздо более выражены. Если же повышенная активность сопровождается рассеянностью внимания и существенными нарушениями памяти или сна, лучше обратиться за помощью к специалисту.
Диагностика
Как сегодня выявляют СДВГ? Чтобы убедиться в его наличии, а также узнать, не сопутствует ли он другому, более сложному заболеванию, требуется прежде всего консультация детского невролога. Комплексное обследование будет включать в себя несколько этапов.
В первую очередь оно предполагает субъективную диагностику. Врач осматривает ребенка и проводит с родителями беседу, в ходе которой уточняются особенности течения беременности, родов и младенческого периода.
После этого ребенку предлагают пройти несколько психологических тестов. Таким образом оценивается внимание, память и эмоциональная устойчивость. Чтобы обследование было объективным, такие тесты проводятся только у детей старше пяти лет.
Чтобы обследование было объективным, такие тесты проводятся только у детей старше пяти лет.
Заключительным этапом диагностики становится электроэнцефалография. С ее помощью оценивается активность коры головного мозга, фиксируются возможные нарушения. По результатам проведенного исследования врач может поставить диагноз и в случае необходимости назначить лечение. Опытный специалист учитывает характерные особенности младшего школьного возраста и может отличить их от проявлений заболевания.
Поскольку симптомы гиперкинетического синдрома обычно возникают еще в детском саду, очень важно, чтобы педагоги учебных заведений также умели диагностировать его. К слову, воспитатели зачастую раньше обращают внимание на эту проблему, чем родители.
Что такое гиперкинетический кардиальный синдром?
Существует заболевание с похожим названием, которое никак не отражается на поведении. Это гиперкинетический кардиальный синдром. Дело в том, что, в отличие от поведенческого нарушения, которым является СДВГ, это одно из проявлений вегетативной дисфункции, а именно нарушение работы сердца. Оно встречается не у детей, а преимущественно у юношей. Так как зачастую этот синдром не сопровождается какими-либо симптомами, выявить его можно лишь при объективном обследовании.
Оно встречается не у детей, а преимущественно у юношей. Так как зачастую этот синдром не сопровождается какими-либо симптомами, выявить его можно лишь при объективном обследовании.
Терапия с помощью препаратов
Как замечают специалисты, исследующие гиперкинетический синдром, лечение этого нарушения должно быть комплексным. Одной из его составляющих является употребление медикаментозных препаратов. При правильно поставленном диагнозе их эффективность становится очень высокой. Эти препараты имеют симптоматическое действие. Они подавляют проявления синдрома и существенно облегчают развитие ребенка.
Лекарственная терапия должна быть продолжительной, так как важно не только убрать симптомы, но и закрепить полученный эффект. Не стоит доверять народным средствам, ведь только врач сможет подобрать оптимальный препарат и назначить действенное лечение.
Психологическая коррекция
Еще одной составляющей лечения СДВГ является психологическая поддержка. Ребенок 7 лет особенно нуждается в помощи, так как первый учебный год всегда непростой как для самого школьника, так и для родителей. Особенно если наблюдается гиперактивность. В этом случае психологическая коррекция необходима, чтобы сформировать у ребенка навыки эффективного общения со сверстниками и родственниками.
Особенно если наблюдается гиперактивность. В этом случае психологическая коррекция необходима, чтобы сформировать у ребенка навыки эффективного общения со сверстниками и родственниками.
Также она предполагает тесное взаимодействие с учителями и родителями. Ребенку необходима постоянная забота и поддержка семьи, а также внимательное участие со стороны педагогов.
Встречается ли СДВГ у взрослых?
Проявления СДВГ постепенно уменьшаются, начиная с подросткового возраста. Сначала снижается гиперактивность, а нарушения внимания – в последнюю очередь. Впрочем, примерно у двадцати процентов людей с диагнозом гиперкинетический синдром некоторые его симптомы сохраняются и во взрослом возрасте.
В некоторых случаях наблюдается тенденция к антисоциальному поведению, алкоголизму и наркомании. Поэтому проявления СДВГ необходимо своевременно диагностировать и лечить.
Что же делать родителям, если у ребенка обнаружили синдром СДВГ? Во-первых, нужно создать благоприятную атмосферу в доме. Очень важно строго придерживаться режима дня — так ребенок будет более спокойным и уравновешенным.
Очень важно строго придерживаться режима дня — так ребенок будет более спокойным и уравновешенным.
Учитывая, что СДВГ проявляется повышенной активностью, стоит записать ребенка в спортивную секцию. Вообще любое интересное хобби значительно улучшит состояние чада. Общение с ребенком должно быть спокойным и доброжелательным. А вот ругать и наказывать не стоит, так как этим все равно ничего не добиться, а забота, поддержка и внимание родителей играют очень большую роль.
Союз благотворительных организаций России (СБОР)
Гиперкинетический синдром
Нозология, симптомокомплекс и патогенез гиперкинетического синдрома
По мнению большинства специалистов, гиперкинетический синдром является одним из многочисленных синдромов такого обширного нозологического комплекса, как нейроциркуляторная или вегето-сосудистая дистония.
Нейроциркуляторная дистония — это, прежде всего, дисфункция вегетативной нервной системы, связанная с нарушением нормального кровообращения, обусловленного функциональным расстройством кортикально-субкортикальных образований головного мозга. Ее симптомы носят комплексный нейросоматический характер, поэтому многие медики до сих пор не имеют ясной точки зрения о том, соматическое ли это заболевание или психоневроз. В зарубежной практике то, что в российской науке получило название вегето-сосудистой дистонии, обозначают как синдром панической атаки, относя последний исключительно к области психиатрии. Однако такой подход не совсем верен. Вегето-сосудистую дистонию, как и гиперкинетический синдром, скорее следует рассматривать на стыке психиатрии и физиологии. Соответственно, и лечение этого довольно распространенного заболевания должно быть комплексным. У больных вегето-сосудистой дистонией можно наблюдать как психоневротические реакции (чувство тревоги, раздражительность, депрессии, деперсонализацию, желание умереть или панический страх смерти), так и, в зависимости от индивидуального проявления заболевания, более ста разнообразных соматических симптомов (различные кардиалгии, гиперкинезии кровообращения, аритмию, невралгию, головные боли, астению, расстройства перистальтики, гипергидроз или похолодание конечностей, цианоз кистей рук, удушье, головокружения, обмороки).
Ее симптомы носят комплексный нейросоматический характер, поэтому многие медики до сих пор не имеют ясной точки зрения о том, соматическое ли это заболевание или психоневроз. В зарубежной практике то, что в российской науке получило название вегето-сосудистой дистонии, обозначают как синдром панической атаки, относя последний исключительно к области психиатрии. Однако такой подход не совсем верен. Вегето-сосудистую дистонию, как и гиперкинетический синдром, скорее следует рассматривать на стыке психиатрии и физиологии. Соответственно, и лечение этого довольно распространенного заболевания должно быть комплексным. У больных вегето-сосудистой дистонией можно наблюдать как психоневротические реакции (чувство тревоги, раздражительность, депрессии, деперсонализацию, желание умереть или панический страх смерти), так и, в зависимости от индивидуального проявления заболевания, более ста разнообразных соматических симптомов (различные кардиалгии, гиперкинезии кровообращения, аритмию, невралгию, головные боли, астению, расстройства перистальтики, гипергидроз или похолодание конечностей, цианоз кистей рук, удушье, головокружения, обмороки). Чаще всего эти и другие симптомы имеют характер ипохондрии.
Чаще всего эти и другие симптомы имеют характер ипохондрии.
Следует различать собственно гиперкинетический синдром и гиперкинетический кардиальный синдром. Гиперкинетическим синдромом или гиперактивным расстройством обычно называют поведенческо-эмоциональное расстройство, возникающее у детей в первые годы жизни. Гиперкинетический синдром у детей характеризуется чрезмерной импульсивностью, неспособностью к концентрации внимания и деятельности, требующей интеллектуальных усилий, хотя нарушения интеллекта у таких детей, как правило, отсутствуют. Дети с гиперкинетическим синдромом труднообучаемы. В частности, у них возникают проблемы с обучением речи, письму и пр. Их поведение часто не мотивировано. Они говорят, не дослушав и невпопад. У них наблюдаются эмоциональная лабильность, перцептивные и координационные дисфункции, агрессия или тревога, демонстративно вызывающее или подавленное поведение. Полное купирование гиперкинетических симптомов при условии довольно жесткого воспитания и несложного медикаментозного курса лечения обычно наступает в период от 12 до 20 лет.
Гиперкинетический синдром сердца или гиперкинетический кардиальный синдром может и не сопровождаться расстройствами психоэмоциональной и поведенческой сферы. Однако не стоит забывать, что физиологические причины в любом из проявлений нейроциркуляторной дистонии нельзя рассматривать отдельно от психологических. Нередко такие проявления нейроциркуляционной дистонии называют кардионеврозами. В отличие от гиперактивного расстройства, кардиальный синдром чаще наблюдается у подростков и юношей призывного возраста. Как большинство кардиосиндромов вегето-сосудистой дистонии, он обусловлен центрогенной дисфункцией вегетативной нервной системы. Этот синдром характеризуется гиперкинетическим типом кровообращения с увеличением ударного и минутного объемов сердца, который намного превосходит метаболические потребности тканей организма, а также возрастанием скорости выкачивания крови из сердца и компенсаторным падением периферического сосудистого сопротивления. Будучи всего лишь функциональным расстройством, гиперкинетический синдром сердца довольно часто ошибочно диагностируется как органическая патология. В этом случае больной вегето-сосудистой дистонией не застрахован от врачебной ошибки, которая может стать и трагической.
В этом случае больной вегето-сосудистой дистонией не застрахован от врачебной ошибки, которая может стать и трагической.
Патогенез вегето-сосудистой дистонии и, в частности, гиперкинетического синдрома у детей включает в себя огромное количество факторов как соматического, так и психологического характера. Среди них: минимальная мозговая дисфункция, как следствие одного из видов перинатальной энцефалопатии; пережитые в младенческом возрасте ситуации, связанные с жестоким обращением родителей; длительная эмоциональная или сенсорная депривация; плохая психоэмоциональная резистентность к стрессовым ситуациям, беспокойность, мнительность характера. К другим факторам можно отнести генетическую предрасположенность, пубертатную гиподинамию, перенесенные тонзиллогенные или вирусные инфекции, различные травмы головного мозга, гиперинсоляцию, хронические интоксикации, радиоактивное облучение, переутомление и многое другое.
Наиболее благоприятные для возникновения вегето-сосудистой дистониии и гиперкинетического синдрома у детей и взрослых периоды связаны с гормональной перестройкой организма во время полового созревания, беременности, родов.
Что касается распространенности заболевания, то оно составляет у детей от 2 до 20 %. При этом следует отметить, что если гиперкинетический синдром у детей встречается среди мальчиков в 3-4 раза чаще, чем у девочек, то среди взрослых наоборот, неврастении на почве нейроциркуляционных кризов в наибольшей степени подвержены женщины.
Гиперкинетический синдром: лечение, прогноз
В некоторых случаях гипотонически-гиперкинетический синдром разного генеза у детей может привести к аутизму или шизофрении. Однако, благодаря своевременной диагностике и лечению, прогноз для любого синдрома вегето-сосудистой дистонии в целом весьма благоприятен. Большинство современных психотропных препаратов надежно купируют функциональные расстройства вегетативной нервной системы.
Что касается кардиальной гиперкинезии, то и здесь можно говорить о вполне оптимистическом прогнозе. Кардионеврозы не приводят к органическим патологиям сердца и никак не связаны со статистикой летальных исходов от сердечно-сосудистых заболеваний. Тем не менее, у порядка 50% больных относительно снижается качество жизни. Рецидивы нейросоматических симптомов по окончании курса лечения могут возникать еще в течение 10-20 лет, спровоцированные стрессом, психической травмой, инфекцией. Конечно, гипотонически-гиперкинетический синдром нельзя отнести к разряду тяжелых органических патологий, но в любом случае больному, особенно ребенку, необходимо тщательное и адекватное комплексное лечение, и чем раньше оно начато, тем лучше. Здесь обычно предполагается два подхода: лечение вегето-сосудистой дистонии в целом и индивидуальное лечение конкретного синдрома. Медикаментозные курсы и сеансы психотерапии — основные средства, применяемые при гиперкинетическом синдроме. Лечение предполагает, во-первых, устранение психоэмоциональных и психосоциальных стрессовых ситуаций, избегание конфликтов в семье, в школе, любом другом коллективе. Психотерапевтические сеансы должны разъяснить больному характер его заболевания, убедить в благополучном результате лечебных процедур.
Тем не менее, у порядка 50% больных относительно снижается качество жизни. Рецидивы нейросоматических симптомов по окончании курса лечения могут возникать еще в течение 10-20 лет, спровоцированные стрессом, психической травмой, инфекцией. Конечно, гипотонически-гиперкинетический синдром нельзя отнести к разряду тяжелых органических патологий, но в любом случае больному, особенно ребенку, необходимо тщательное и адекватное комплексное лечение, и чем раньше оно начато, тем лучше. Здесь обычно предполагается два подхода: лечение вегето-сосудистой дистонии в целом и индивидуальное лечение конкретного синдрома. Медикаментозные курсы и сеансы психотерапии — основные средства, применяемые при гиперкинетическом синдроме. Лечение предполагает, во-первых, устранение психоэмоциональных и психосоциальных стрессовых ситуаций, избегание конфликтов в семье, в школе, любом другом коллективе. Психотерапевтические сеансы должны разъяснить больному характер его заболевания, убедить в благополучном результате лечебных процедур.
Из фармакологических средств при вегето-сосудистой дистонии и гиперкинетическом синдроме применяют, во-первых, мягкие седативные (корень валерианы, пустырника, корвалол), транквилизаторы (бензоадепин, сибазон, нозепам, алпразолам), нейролептики (клопиксол, сонапакс, терален), антидепрессанты (амитриптилин). Для купирования гиперкинезии сердца применяют р- и а-адреноблокаторы, способствующие нормализации артериального давления, устранению дискомфорта в области сердца, а также верапамил, дилтиазем или пирроксан. При детском гиперкинетическом синдроме (гиперактивном расстройстве) применяют также ноотропные препараты, стимуляторы созревания нервных клеток (церебролизин, когитум), церебральные стимуляторы (метилфенидат, рутилин, пемолин, цилерт, дексарин).
Очень эффективны при гиперкинетическом синдроме бальнеотерапия, акупунктура, электросон, электрофорез, водные процедуры (хвойные, соляные, радоновые, жемчужные ванны). Рекомендуются занятия лечебной физкультурой, дыхательной гимнастикой, регулярные прогулки на свежем воздухе.
Впрочем, самое главное для больного с вегето-сосудистой дистонией и гиперкинетическим синдромом — не бояться этого неприятного, но вполне излечимого заболевания. Ведь постоянные мысли о серьезности и опасных последствиях недуга только еще больше его провоцируют.
Помочь детям с заболеванием гиперкинетический синдром
На данный момент на попечении нашего фонда нет детей с данным диагнозом. Однако вы можете помочь больным детям с другими диагнозами!
Гиперкинетический синдром у детей и взрослых: причины, симптомы, лечение
Гиперкинетический синдром (ГС) у взрослых пациентов является достаточно сложным медицинским диагнозом, связанным с неврологией. Лечение этой патологии требует комплексного подхода. В статье мы рассмотрим основные симптомы этого заболевания, особенности его проявления, а также известные на сегодняшний день способы лечения. При этом диагноз «гиперкинетический синдром», поставленный ребенку, подразумевает нарушения в психосоматике и имеет совершенно отличную от ГС у взрослых природу.
Что означает этот диагноз, поставленный взрослому пациенту?
В неврологии гиперкинетический синдром у взрослых пациентов рассматривается скорее как симптом и проявление некоторых неврологических болезней, чем как самостоятельный диагноз. Как правило, под этой медицинской патологией, которая наблюдается у взрослых пациентов, подразумевают все виды непроизвольных, излишних, насильственных движений, которые происходят с органами, конечностями, различными частями тела, независимо от желания и воли самого пациента.
Другими словами, можно сказать, что это ─ непроизвольное повышение двигательной активности и проявление возбуждения, которое сопровождается экспрессивными и непроизвольными движениями, жестами, мимикой.
Причины возникновения ГС
Причины гиперкинетического синдрома и его первоначального возникновения, несмотря на развитие медицины, на сегодняшний день окончательно не изучены и не установлены. Было доказано, что во время проявления этого синдрома в организме наблюдаются нарушения обменных процессов в нейромедиаторах нейронов головного мозга. В результате этого процесса в мозге происходит избыточная выработка катехоламинов и дофамина и наблюдается параллельная нехватка глицина и серотонина.
В результате этого процесса в мозге происходит избыточная выработка катехоламинов и дофамина и наблюдается параллельная нехватка глицина и серотонина.
Этот синдром может проявляться при различных неврологических заболеваниях. Также известно, что при сильных интоксикационных отравлениях, инфекционных и сосудистых заболеваниях и при ряде других патологических факторов гиперкинетический синдром способен оказывать симптоматическое воздействие на мозг человека (гиперкинез). То, в каком виде проявляется ГС внешне, напрямую зависит от части мозга, на которую он воздействует.
Тремор – не просто трясущиеся руки
Тремором принято называть состояние, при котором наблюдается непроизвольная тряска руками. На самом деле в неврологии под понятием «тремор» понимают ритмичное дрожание любых частей тела. При гиперкинезе стволового уровня мозга часто встречается тремор рук, нижней челюсти и головы. Реже можно встретить тремор ног.
Это явление может быть спровоцировано обычными физиологическими факторами – это эмоциональная нагрузка, усталость. Но часто тремор является симптомом неврологических патологий. Динамичный тремор может указывать на развитие рассеянного склероза и различных полиневропатий.
Но часто тремор является симптомом неврологических патологий. Динамичный тремор может указывать на развитие рассеянного склероза и различных полиневропатий.
Нервный тик – частое проявление ГС
Гиперкинетический синдром, симптомы которого могут быть разнообразными и зависят от того, какой уровень мозга был подвергнут гиперкинезу, часто проявляется нервным тиком. Он может иметь как острый, так и хронический характер и часто проявляется у детей и подростков. Это явление зачастую выражается непроизвольным подергиванием века, на которое человек никак не может повлиять. Но в случае гиперкинеза стволового уровня мозга тик распространяется не только на веко. Он может поражать нижнюю часть лица, плечи, шею, и даже туловище. Такое проявление ГС может быть симптомом энцефалопатии, вызванной отравлением угарным газом, малой хореи либо передозировки медицинских препаратов.
Различные формы проявления у взрослых этого синдрома
Кроме наиболее часто встречающегося у пациентов тремора и нервного тика, ГС может проявляться и в других формах.
Если гиперкинез влияет на стволовой уровень мозга, внешне ГС имеет такие проявления:
Проявления ГС при воздействии на подкорковый и подкорково-корковый уровни мозга
Существуют различные проявления ГС при гиперкинезе подкоркового и подкорково-коркового уровней мозга, в том числе:
- Хорея
– отличается неритмичными и очень быстрыми непроизвольными движениями мышц конечностей, лица и языка. Может усиливаться и ярко выражаться, когда человек пытается произвести целенаправленное движение либо сильно волнуется. Чаще всего встречается у подростков и детей.
Известные методы лечения
В неврологии для уменьшения всех проявлений ГС используют мягкие седативные средства. Предпочтение отдают натуральным препаратам – это пустырник, корвалол, корень валерианы. При сильных и частых проявлениях ГС могут использоваться более сильные лекарственные средства − транквилизаторы (нозепам, сибазон), антидепрессанты и нейролептики.
Для снятия мышечных спазмов и облегчения состояния при обострении ГС больным рекомендуют систематические занятия дыхательной гимнастикой, лечебной физкультурой. При сильных спазмах и судорогах назначается электрофорез, акупунктура. На состояние больного, страдающего от любого проявления гиперкинетического синдрома, благотворно влияет бальнеотерапия (лечение минеральными водами) и принятие соляных, хвойных, радоновых ванн.
При сильных спазмах и судорогах назначается электрофорез, акупунктура. На состояние больного, страдающего от любого проявления гиперкинетического синдрома, благотворно влияет бальнеотерапия (лечение минеральными водами) и принятие соляных, хвойных, радоновых ванн.
Гиперкинетический синдром у детей ─ что это значит?
Диагнозы с одинаковым названием ГС поставленные взрослому пациенту и ребенку, подразумевают разные патологии. Если в первом случае имеются в виду психосоматические разлады, которые сопровождаются повышенной возбужденностью и непроизвольной активностью движений, то в случае с детьми этот диагноз подразумевает расстройства в психологических и поведенческих сферах.
Термин «Гиперкинетический синдром у детей» относят к ряду психоэмоциональных расстройств. Единого мнения относительно причин возникновения этой проблемы нет, но самые популярные версии, которые, по мнению медиков, могут спровоцировать развитие у ребенка ГС, мы рассмотрим далее.
Гиперкинетический синдром у детей: симптомы и проявление
У детей это расстройство проявляется через сильную, ярко выраженную активность, когда ребенок не может и минуты посидеть спокойно, а постоянно суетится. Первые признаки этого расстройства становятся заметны уже в раннем возрасте, до 5 лет.
Первые признаки этого расстройства становятся заметны уже в раннем возрасте, до 5 лет.
Ребенок легко травмируется внешними факторами – шумом, светом, проявляет излишнюю чувствительность. Находясь в кроватке, ребенок проявляет чрезмерную активность, его сон − беспокойный и недолгий. Дети с этим синдромом не могут долгое время сидеть на одном месте – они проявляют беспокойство, повышенное возбуждение, совершают активные движения руками и ногами.
В своем поведении ребенок проявляет чрезмерную импульсивность – любит прерывать других, не способен дождаться своей очереди во время разных игр, демонстрирует нетерпимость и неуравновешенность.
В психиатрии такой детский гиперкинетический синдром имеет несколько синонимов – «дефицит внимания с гиперактивностью» и «гиперкинетическое расстройство». Связанно это с тем, что в школьном возрасте, кроме излишней активности и вспыльчивости, проявляется более серьезная проблема – неспособность к концентрации и восприятию новой информации. Ребенок не может сфокусироваться на чем-то, его постоянно что-то отвлекает, то есть у него наблюдается дефицит внимания. Результат – различные задержки в развитии.
Ребенок не может сфокусироваться на чем-то, его постоянно что-то отвлекает, то есть у него наблюдается дефицит внимания. Результат – различные задержки в развитии.
Причины возникновения гиперактивности у детей
Согласно одной из теорий, спровоцировать развитие ГС у ребенка может наличие мозговой дисфункции (замедленное развитие регулирующих структур мозга). Существуют также версии, что ГС могут вызвать различные патологии во время родов и беременности, перенесенные в раннем возрасте инфекции. Повлиять на развитие у ребенка ГС могут и перенесенные моральные травмы, стрессы. Также доказана генетическая склонность к этому расстройству. Если в семье родился ребенок с синдромом гиперактивности, вероятность того, что следующему ребенку будет поставлен такой же диагноз, составляет 92%.
Медикаментозное лечение
К сожалению, единого мнения относительно лечения гиперкинетического синдрома у детей на сегодняшний день нет. Медикаментозные препараты, которые используются в зарубежной практике, оказываются эффективными в 75-80% случаях, но механизм их действия и влияние на мозг ребенка до конца не изучены. Чаще всего назначают церебральные стимуляторы («Цилерт», «Риталин»). Они оказывают седативное действие и призваны повысить эмоциональную устойчивость и способность сосредотачиваться.
Чаще всего назначают церебральные стимуляторы («Цилерт», «Риталин»). Они оказывают седативное действие и призваны повысить эмоциональную устойчивость и способность сосредотачиваться.
В отечественной медицинской практике предпочитают использовать ноотропные препараты и витамины группы B, которые призваны усилить мозговое кровообращение и активизировать созревание нервных клеток. В случаях гиперактивности, которая сопровождается излишней агрессией, детям могут назначать антидепрессанты и нейролептики.
Огромное значение в борьбе с детским ГС имеют психологическая помощь, поддержка родителей и профессиональный подход педагогов к таким детям.
Гиперкинетический синдром
— одно из наиболее распространенных детских поведенческих расстройств, характеризующееся нарушением внимания, двигательной гиперактивностью и импульсивностью поведения. Термин «гиперкинетический синдром» имеет в психиатрии несколько синонимов, среди наиболее часто используемых — «гиперкинетическое расстройство» и синдром «дефицита внимания с гиперактивностью» (СДВГ). В МКБ-10 этот синдром отнесен к классу «Поведенческие и эмоциональные расстройства, начинающиеся обычно в детском и подростковом возрасте».
В МКБ-10 этот синдром отнесен к классу «Поведенческие и эмоциональные расстройства, начинающиеся обычно в детском и подростковом возрасте».
Частота синдрома среди детей первых лет жизни колеблется в пределах 1,5-2%, среди детей школьного возраста — от 2 до 20%. У мальчиков гиперкинетический синдром встречается в 3-4 раза чаще, чем у девочек.
Гиперкинетические расстройства часто возникают в раннем детстве (до 5 лет), хотя диагностируются значительно позже. В некоторых случаях первые проявления синдрома обнаруживаются в младенчестве: дети с этим расстройством чрезмерно чувствительны к раздражителям и легко травмируются шумом, светом, изменениями температуры окружающей среды, обстановки. Типичными являются двигательное беспокойство в виде чрезмерной активности в кровати, в бодрствовании и нередко во сне, сопротивление пеленанию, непродолжительный сон. эмоциональная лабильность.
В более старшем возрасте расстройства внимания проявляются повышенной отвлекаемостью и неспособностью к систематической деятельности. Ребенок не может длительно удерживать внимание на игрушке, занятиях, ждать и терпеть. Он испытывает затруднения при необходимости сидеть на месте, при этом он часто беспокойно двигает руками и ногами, ерзает, начинает вставать, бегать, испытывает затруднения в тихом проведении досуга, предпочитая двигательную активность. Несмотря на повышенную моторную активность, у 50-60% детей отмечаются нарушения координации в виде затруднений тонких движений (завязывание шнурков, пользование ножницами, раскрашивание, письмо), нарушения равновесия, зрительно-пространственной координации (неспособность к спортивным играм, катанию на велосипеде).
Ребенок не может длительно удерживать внимание на игрушке, занятиях, ждать и терпеть. Он испытывает затруднения при необходимости сидеть на месте, при этом он часто беспокойно двигает руками и ногами, ерзает, начинает вставать, бегать, испытывает затруднения в тихом проведении досуга, предпочитая двигательную активность. Несмотря на повышенную моторную активность, у 50-60% детей отмечаются нарушения координации в виде затруднений тонких движений (завязывание шнурков, пользование ножницами, раскрашивание, письмо), нарушения равновесия, зрительно-пространственной координации (неспособность к спортивным играм, катанию на велосипеде).
В школьном возрасте ребенок может кратковременно сдерживать двигательное беспокойство, ощущая при этом чувство внутреннего напряжения и тревоги. Несмотря на нормальный уровень интеллектуального развития, успеваемость в школе у многих таких детей низкая. Причины — невнимательность, отсутствие упорства, нетерпимость к неудачам. Характерны парциальные задержки развития письма, чтения, счета.
Импульсивность обнаруживается в ответах ребенка, которые он дает, не выслушав вопроса, а также в неспособности дожидаться своей очереди, в прерывании разговоров или игр других. Импульсивность проявляется и в том, что поведение ребенка часто маломотивировано: двигательные реакции и поведенческие поступки неожиданны (рывки, скачки, пробежки, неадекватные ситуации, резкая смена деятельности, прерывание игры и т.п.). В подростковом возрасте импульсивность может проявляться хулиганскими выходками и асоциальным поведением (кражи, употребление наркотиков и т.д.).
Эмоциональные нарушения проявляются в виде неуравновешенности, вспыльчивости, нетерпимости к неудачам. Отмечается запаздывание эмоционального развития. В психическом развитии дети с нарушениями активности и внимания отстают от сверстников, но стремятся быть лидерами. Они ищут друзей, но быстро их теряют, поэтому они чаще общаются с более «покладистыми» младшими по возрасту. Трудно складываются отношения со взрослыми. На них не действуют ни наказания, ни ласка, ни похвала. Именно «невоспитуемость» и «плохое поведение», с точки зрения родителей и педагогов, — основной повод обращения к врачам. У 75% детей довольно устойчиво возникают агрессивное, протестное, вызывающее поведение или, напротив, подавленное настроение и тревога, нередко как вторичные образования, связанные с нарушением внутрисемейных и межличностных отношений.
Именно «невоспитуемость» и «плохое поведение», с точки зрения родителей и педагогов, — основной повод обращения к врачам. У 75% детей довольно устойчиво возникают агрессивное, протестное, вызывающее поведение или, напротив, подавленное настроение и тревога, нередко как вторичные образования, связанные с нарушением внутрисемейных и межличностных отношений.
Течение гиперкинетических расстройств индивидуально. Как правило, гиперактивность в подростковом возрасте у многих уменьшается, даже если остаются другие нарушения (расстройства внимания регрессируют последними). В 15-30% случаев симптомы расстройства внимания с гиперактивностью сохраняются на всю жизнь, проявляясь на субклиниче-1. ском уровне. В некоторых случаях может обнаруживаться предрасположенность к антисоциальному поведению, личностным и эмоциональным расстройствам, алкоголизму, наркоманиям и другим видам аддикций.
Информативных психологических тестов для диагностики данного расстройства в настоящее время нет. Нарушения активности и внимания не имеют четких патогномоничных признаков. Заподозрить это расстройство можно на основании анамнеза и психологического тестирования с учетом диагностических критериев. Синдром дефицита внимания необходимо дифференцировать с поведенческими нарушениями у детей с агрессивностью и двигательной расторможенностью, которые могут быть проявлениями других психических расстройств или заболеваний. Явления гиперактивности и невнимательности могут быть симптомами тревоги или депрессивных расстройств. Появление гиперкинетического расстройства в школьном возрасте может быть проявлением реактивного (психогенного) расстройства, маниакального состояния, шизофрении или неврологического заболевания, психопатоподобных нарушений на фоне церебрально-органических резидуальных дисфункций, а также представлять собой дебют эндогенных психических заболеваний (например, кататоническое возбуждение с гебефренными проявлениями в поведении).
Заподозрить это расстройство можно на основании анамнеза и психологического тестирования с учетом диагностических критериев. Синдром дефицита внимания необходимо дифференцировать с поведенческими нарушениями у детей с агрессивностью и двигательной расторможенностью, которые могут быть проявлениями других психических расстройств или заболеваний. Явления гиперактивности и невнимательности могут быть симптомами тревоги или депрессивных расстройств. Появление гиперкинетического расстройства в школьном возрасте может быть проявлением реактивного (психогенного) расстройства, маниакального состояния, шизофрении или неврологического заболевания, психопатоподобных нарушений на фоне церебрально-органических резидуальных дисфункций, а также представлять собой дебют эндогенных психических заболеваний (например, кататоническое возбуждение с гебефренными проявлениями в поведении).
Этиология и патогенез
Клинические проявления гиперкинетического синдрома соответствуют представлениям о задержке созревания структур мозга, ответственных за регуляцию и контроль функции внимания. Единой причины синдрома нет, и его развитие может быть вызвано различными внутренними и внешними факторами (травматическими, обменными, токсическими, инфекционными, патологией беременности и родов и др.). Среди них выделяют и психосоциальные факторы в виде эмоциональной депривации, стрессы, связанные с разными формами насилия, и т.п. Боль¬шое место отводится генетическим и конституциональным факторам. Все перечисленные влияния могут приводить к той форме мозговой патологии, которая ранее обозначалась как «минимальная мозговая дисфункция». У детей с гиперкинетическим синдромом был установлен нейропсихологический дефицит, касающийся прежде всего исполнительных функций интеллекта и рабочей памяти. По своему типу этот дефицит сходен с таковым при лобном синдроме у взрослых. Это дало основание предположить существование дисфункции лобной коры и нейрохимических систем, проецирующихся в лобную кору. Компьютерная томография подтвердила вовлеченность лобно-подкорковых путей. Эти пути, как известно, богаты катеходаминами (чем отчасти может быть объяснено лечебное действие стимуляторов).
Единой причины синдрома нет, и его развитие может быть вызвано различными внутренними и внешними факторами (травматическими, обменными, токсическими, инфекционными, патологией беременности и родов и др.). Среди них выделяют и психосоциальные факторы в виде эмоциональной депривации, стрессы, связанные с разными формами насилия, и т.п. Боль¬шое место отводится генетическим и конституциональным факторам. Все перечисленные влияния могут приводить к той форме мозговой патологии, которая ранее обозначалась как «минимальная мозговая дисфункция». У детей с гиперкинетическим синдромом был установлен нейропсихологический дефицит, касающийся прежде всего исполнительных функций интеллекта и рабочей памяти. По своему типу этот дефицит сходен с таковым при лобном синдроме у взрослых. Это дало основание предположить существование дисфункции лобной коры и нейрохимических систем, проецирующихся в лобную кору. Компьютерная томография подтвердила вовлеченность лобно-подкорковых путей. Эти пути, как известно, богаты катеходаминами (чем отчасти может быть объяснено лечебное действие стимуляторов).
Терапия
Единой точки зрения на лечение гипердинамического синдрома нет. Медикаментозное лечение эффективно в 75-80% случаев при правильно поставленном диагнозе. Его действие в большей степени симптоматическое. Подавление симптомов гиперактивности и нарушений внимания облегчает интеллектуальное и социальное развитие ребенка. В зарубежной литературе акцент в терапии этих состояний делается на церебральные стимуляторы: метилфенидат (риталин), пемолин (цилерт), дексад-рин. Механизм их действия до конца неизвестен. Однако психостимуляторы не только успокаивают ребенка, но и влияют на другие симптомы. Повышается способность к сосредоточению, появляются эмоциональная устойчивость, чуткость к родителям и сверстникам, налаживаются социальные отношения. В отечественной психиатрии психостимуляторы в лечении синдрома гиперактивности практически не используются. Рекомендуются препараты, стимулирующие созревание нервных клеток (церебролизин, когитум), ноотропы (фенибут, пантогам), витамины группы В и др. , средства, улучшающие мозговой кровоток (кавинтон, сермион, оксибрал и др.). В некоторых случаях эффективными оказываются антидепрессанты и некоторые нейролептики (хлорпротиксен, сонапакс). Нейролептики не способствуют социальной адаптации ребенка, поэтому показания для их назначения ограничены. Их следует применять при наличии выраженной агрессивности, неуправляемости или когда другая терапия и психотерапия неэффективны. Назначают противосудорожные нормотимические средства (вальпроаты, карбамазепин), однако их эффективность окончательно не установлена. Бензодиазепины и барбитураты не только не эффективны, но могут и усугубить заболевание. Важное место в лечебных мероприятиях отводится психологической поддержке родителей, семейной психотерапии, установлению контакта и тесного сотрудничества с воспитателем и педагогами детских коллективов, где воспитываются или учатся эти дети.
, средства, улучшающие мозговой кровоток (кавинтон, сермион, оксибрал и др.). В некоторых случаях эффективными оказываются антидепрессанты и некоторые нейролептики (хлорпротиксен, сонапакс). Нейролептики не способствуют социальной адаптации ребенка, поэтому показания для их назначения ограничены. Их следует применять при наличии выраженной агрессивности, неуправляемости или когда другая терапия и психотерапия неэффективны. Назначают противосудорожные нормотимические средства (вальпроаты, карбамазепин), однако их эффективность окончательно не установлена. Бензодиазепины и барбитураты не только не эффективны, но могут и усугубить заболевание. Важное место в лечебных мероприятиях отводится психологической поддержке родителей, семейной психотерапии, установлению контакта и тесного сотрудничества с воспитателем и педагогами детских коллективов, где воспитываются или учатся эти дети.
По некоторым данным, гиперкинетический синдром наблюдается у 3-8% детей, причем у мальчиков в пять раз чаще, чем у девочек. Гиперкинетический синдром — расстройство поведения у детей, которое также называют синдромом детской гиперактивности с дефицитом внимания.
Гиперкинетический синдром — расстройство поведения у детей, которое также называют синдромом детской гиперактивности с дефицитом внимания.
Причины гиперкинетического синдрома
До конца не изучены, и на настоящий момент существует несколько теорий. Основной из них считается наличие некоторой мозговой дисфункции, вызванной замедленным развитием регулирующих структур головного мозга. Считается, что по мере развития этих структур проявления синдрома ослабевают, и к 12-20 годам поведение полностью нормализуется.
С другой стороны, исследования показали, что нарушения поведения могут проявляться у детей как с дисфункцией, так и без нее. А эксперименты на животных выявили отличия в составе нейромедиаторов, продуцируемых в мозге и отвечающих за суждения, контроль, тревожность и импульсивность.
Существует : при обнаружении этого синдрома у одного ребенка, вероятность того, что у его братьев и сестер проявится это же заболевание, составляет 92%.
Симптомы гиперкинетического синдрома
Симптомы синдрома детской гиперактивности с дефицитом внимания можно разделить на три группы:
- невнимательность,
- импульсивность,
- повышенная активность.

Поведения ставится, если данные симптомы проявляются не менее шести месяцев и не соответствуют нормальному уровню развития ребенка определенного возраста.
Невнимательность у ребенка со СДВГ
- Ребенок не может сосредоточиться на деталях, часто делает ошибки в школьных заданиях из-за невнимательности и торопливости (пропуск букв в словах, орфографические ошибки, несоблюдение правил).
- Ребенку сложно удерживать внимание на одном и том же виде деятельности, будь то игра или урок.
- Он часто не слушает и отвлекается, даже когда обращаются к нему непосредственно.
- Ребенок не выполняет указаний, не может довести работу до конца (не потому что не понимает, что от него хотят, или из чувства противоречия).
- Не любит и старается избегать задач, требующих сосредоточенного внимания и умственных усилий.
- Часто теряет вещи.
- Легко отвлекается от того, что делает, становится забывчив даже в простых и привычных делах.
Импульсивность
- Часто начинает отвечать на вопрос, не дослушав его до конца.

- Не может дождаться своей очереди в игре или на занятии.
- Часто прерывает и перебивает других.
Гиперактивность
- Ребенок постоянно вертится на месте, не может сидеть спокойно, что-то крутит в руках, двигает ногами.
- Часто вскакивает с места, например во время уроков.
- Бегает, куда-то забирается в ситуациях, когда это недопустимо (в общественных местах, в школе).
- Не может долгое время играть или заниматься в тишине.
- Много и быстро говорит.
Симптомы невнимательности наиболее выражены в возрасте восьми-девяти лет и зачастую могут оставаться на всю жизнь, однако с возрастом становятся менее заметны.
Развитие гиперкинетического синдрома
Гиперактивность обычно проявляется в возрасте пяти лет и достигает пика к семи-восьми годам. По мере взросления ребенка выраженность симптомов ослабевает и исчезает к двадцати годам.
Импульсивность, как правило тесно связанная с гиперактивностью, также наиболее сильно проявляется в 7-8 лет, однако может сохраниться и во взрослом возрасте, что способно привести к поведению, связанному с риском.
Синдром дефицита внимания (СДВ), гиперкинетическое расстройство и гиперактивность — различные термины, используемые пациентами и профессионалами. Эти различия в терминологии иногда могут привести к путанице. Все вышеперечисленные термины описывают проблемы детей, которые показывают гиперактивное поведение и имеют трудности с концентрацией внимания. Однако между этими понятиями и диагнозами есть некоторые различия.
Гиперкинетическое, или гиперактивное расстройство является поведенческим отклонением, которое часто становится очевидным в раннем детстве. Поведение характеризуется проявлением плохого внимания, гиперактивностью и импульсивностью.
Многие дети, особенно в возрасте до пяти лет, невнимательны и беспокойны. Это не означает, что они страдают синдромом гиперкинетического расстройства. Невнимание или гиперактивность становится проблемой, когда они повышены, по сравнению с другими детьми того же возраста и когда они влияют на жизнь ребенка, его школьную успеваемость, социальную и семейную жизнь. От 2% до 5% детей школьного возраста могут страдать гиперкинетическим расстройством, причем мальчики чаще.
От 2% до 5% детей школьного возраста могут страдать гиперкинетическим расстройством, причем мальчики чаще.
Признаки и симптомы гиперкинетического расстройства
Медицинской практике и науке достоверно неизвестно, что именно вызывает у детей подобные расстройства. Однако есть множество предпосылок к тому, что патологии часто встречаются в пределах одной семьи, а также у детей, которые имеют значительные травматические переживания.
Иногда родители чувствуют вину за то, что слишком сильно контролировали своего ребенка, но нет никаких доказательств, что плохое воспитание непосредственно вызывает развитие гиперкинетического расстройства. Тем не менее, важно отметить, что родители могут играть решающую роль в содействии и поддержке ребенка с признаками синдрома.
Гиперкинетическое расстройство поведения у детей может проявляться в виде различных признаков, в зависимости от возраста, окружающей обстановки — школы, дома, детской площадки, и даже мотивации, например, при выполнении деятельности, которая ребенку нравится больше всего.
Не все дети показывают все эти симптомы. Это означает, что некоторые могут просто есть проблемы с недостаточным вниманием, в то время как другие, в основном, гиперактивны.
Дети с проблемами внимания могут оказаться забывчивыми, часто отвлекаться на мелочи, прерывать диалоги, дезорганизованы, часто начинают одновременно множество дел и ни одно не доводят до логического заверения.
Дети с гиперактивностью кажутся излишне беспокойными, суетливыми, полными энергии, выполняя все буквально «на лету». Они могут казаться слишком громкими, шумными, сочетая все свои действия с непрерывной болтовней.
Дети с симптомами импульсивности действуют не задумываясь. Они имеют трудности в ожидании своей очереди в играх или того момента, когда наступит возможность высказаться в разговоре.
Гиперкинетические расстройства у детей могут показать и другие признаки, такие как трудности в обучении, аутизм, расстройства поведения, беспокойство и депрессию. Неврологические проблемы — тики, синдром Туретта, эпилепсии и также могут присутствовать. У маленьких пациентов могут возникнуть проблемы с координацией, привитием социальных навыков и организации своей деятельности.
У маленьких пациентов могут возникнуть проблемы с координацией, привитием социальных навыков и организации своей деятельности.
Один из трех детей с диагнозом гиперкинетическое расстройство, «вырастают» из этого состояния и не требуют никакого лечения и поддержки во взрослой жизни.
Большинство из таких пациентов, у которых была возможность в детстве встретить достойного специалиста с учетом их потребностей, могут быстро наверстать упущенное. Они смогут догнать программу обучения, повысить успеваемость в школе и завести новых друзей.
Некоторые в состоянии справиться и управлять путем адаптации их карьеры и семейной жизни. Тем не менее, некоторые из пациентов могут иметь серьезные проблемы, даже будучи взрослыми, причем таких, которые могут потребовать лечения. Они также могут бороться с трудностями в отношениях, на работе и своим настроением с помощью наркотиков или алкоголя.
Диагностика расстройства
Не существует ни одного простого зарезервированного диагностического метода для точной постановки диагноза гиперкинетическое расстройство. Проведение диагностики требует специалиста, как правило, из области детской психиатрии или психологии. Диагноз ставится путем признания моделей поведения, наблюдая за ребенком, получения отчетов об их поведении в школе и дома. Иногда компьютерные тест способны помочь в постановке диагноза. Некоторые дети также должны пройти специализированные тесты от клинического психиатра или педагога-психолога.
Проведение диагностики требует специалиста, как правило, из области детской психиатрии или психологии. Диагноз ставится путем признания моделей поведения, наблюдая за ребенком, получения отчетов об их поведении в школе и дома. Иногда компьютерные тест способны помочь в постановке диагноза. Некоторые дети также должны пройти специализированные тесты от клинического психиатра или педагога-психолога.
Ребенок, страдающий гиперкинетическим расстройством, нуждается в лечении во всех ситуациях, где возникают трудности. Это означает, поддержку и помощь на дому, в школе, с друзьями и сообществом.
Во-первых, очень важно для семьи, учителей и специалистов понять состояние ребенка и каким образом окружающие обстоятельства воздействуют на него. По мере взросления, пациент должен учиться самостоятельно управлять своими эмоциями и действиями.
Учителя и родители могут понадобиться для проведения поведенческих стратегий терапии. Для этих групп социальных сообществ разработаны специальные программы поведения и ответной реакции, которые направлены на общение с ребенком, страдающим гиперкинетическим расстройством.
В школе детям, возможно, потребуется конкретная образовательная поддержка и планы, чтобы помочь в их повседневной работе в классе, а также выполнении домашнего задание. Также им нужна помощь, чтобы помочь выстроить доверие к своему социальному окружению и в развитии своих социальных навыков. Важно, чтобы были хорошие двусторонние связи между домом, школой и специалистами, лечащими ребенка для того, чтобы симптомы болезни рассматривались со всех позиций как можно шире. В таком случае ребенок сможет достигнуть развития своего лучшего потенциала.
Лекарства могут играть важную роль в лечении гиперкинетического синдрома от умеренной до тяжелой степени расстройства. Лекарства могут помочь уменьшить гиперактивность и улучшить концентрацию. Улучшенная концентрация дает ребенку возможность и время, чтобы учиться и практиковать новые навыки.
Дети часто говорят, что лекарство помогает им ладить с людьми, думать более ясно, чтобы понять вещи лучше и чувствовать себя более уверенными в контроле своих эмоций и действий. Однако не все дети с синдромом нуждаются в препаратах.
Однако не все дети с синдромом нуждаются в препаратах.
Помощь родителей при гиперкинетическом расстройстве
Как уже отмечалось, гиперкинетическое расстройство поведения могут показывать очень сложное поведение дома, в школе или за ее пределами. Это обуславливает необходимость оказания помощи в организации деятельности пациента, прежде всего во избежание причинения вреда. Наличие признаков расстройства не означает, что ребенок должен безусловно подчиняться родителям и с точность выполнять все просьбы и пожелания. Именно такого результата ждут многие родители, в чем сильно ошибаются. На этом фоне часты внутрисемейные срывы и неадекватное поведение со стороны взрослых, например, ругань или физические расправы. Здоровый образ жизни, сбалансированная диета, направленная деятельность и теплая обстановка внутри семьи, только такие условия способны помочь.
Дети могут стать легко разочарованными, поскольку их обедненная концентрация внимания и высокий энергетический уровень часто не согласуются. Первого, как обычно, не хватает, а второе не находит возможности для выброса. Некоторые из следующих советов могут помочь управлять этими трудностями:
Первого, как обычно, не хватает, а второе не находит возможности для выброса. Некоторые из следующих советов могут помочь управлять этими трудностями:
- Давайте своим детям только простые инструкции. Небольшие пособия в качестве подсказок и последовательных алгоритмов выполнения рядом с ними, могут значительно помочь в этом вопросе. Доносите свои просьбы размеренно и спокойно, не нужно кричать через всю комнату.
- Хвалите ребенка, когда он сделал то, что требуется, однако не восхищайтесь его успехами слишком сильно.
- При необходимости, напишите полный список дел на день и оставьте на видной месте, например, на двери его комнаты.
- Перерыв в выполнении любых задач, например, в выполнении домашнего задания не должен выходить за рамки 15-20 минут.
- Дайте детям время и возможности на деятельность, чтобы максимально растратить свою энергию. Хорошо для этих целей подходят активные игры и спорт.
- Измените рацион и избегайте добавок. Существует ряд доказательств о влиянии диеты на некоторых детей.
 Они могут быть чувствительны к определенным пищевым добавкам и красителям. Если родители замечают, что некоторые продукты повышают гиперактивность, их прием должен быть прекращен. Лучше всего этот момент обсудить с врачом или диетологом.
Они могут быть чувствительны к определенным пищевым добавкам и красителям. Если родители замечают, что некоторые продукты повышают гиперактивность, их прием должен быть прекращен. Лучше всего этот момент обсудить с врачом или диетологом.
Многие родители считают, что полезно посещать родительские программы, независимо от того, проходит лечение или нет. Некоторые клубы предлагают программы воспитания и группы поддержки, специально для родителей детей, страдающих гиперкинетической активностью.
Особенности фармакологической терапии
Лекарственные средства, используемые для лечения гиперкинетического расстройства, можно разделить на две группы:
- Стимуляторы, такие как метилфенидат и дексамфетамин.
- Нестимуляторы, такие как атомоксетин.
Стимуляторы обладают эффектом повышения бдительности, энергичности, причем эти явления будут направлены на полезное распределение.
Метилфенидат доступен в виде различные форм. Немедленное освобождение активной части препарата оказывает краткосрочное действие. Препарат применяется достаточно часто в силу его гибкости в дозировании и может быть использован для определения правильного уровня дозы при ее корректировке. Медленное и модифицированное высвобождение метилфенидата происходит в течение 8 — 12 часов, поэтому препарат применяют один раз в день. Это более удобно, поскольку ребенку не приходится принимать лекарственное средство в школе, что снижает уровень стигматизации.
Препарат применяется достаточно часто в силу его гибкости в дозировании и может быть использован для определения правильного уровня дозы при ее корректировке. Медленное и модифицированное высвобождение метилфенидата происходит в течение 8 — 12 часов, поэтому препарат применяют один раз в день. Это более удобно, поскольку ребенку не приходится принимать лекарственное средство в школе, что снижает уровень стигматизации.
Нестимулирующие препараты, по своей природе, не делают пациентов более активными. Тем ни менее, при гиперкинетическом расстройстве они могут улучшить симптомы невнимательности и гиперактивности. Они включают в себя такие препараты, как атомоксетином.
Иногда другие средства могут быть использованы, чтобы помочь с проблемами со сном и сложным поведением, которые связаны с синдромом.
Практически все лекарственные средства воздействуют на определенное химическое вещество в мозге под названием — норадреналин. Именно этот гормон влияет на те части головного мозга, которые контролируют внимание и организовывают поведение человека. Препараты не лечат расстройство, они помогают контролировать симптомы плохого внимания, гиперактивности или импульсивности.
Препараты не лечат расстройство, они помогают контролировать симптомы плохого внимания, гиперактивности или импульсивности.
Стимулирующие препараты типа метилфенидата обычно назначают первыми. Тип стимулятора будет зависеть от целого ряда вещей — от симптомов, легкости подачи лекарства и даже стоимости средства.
Если метилфенидат вызывает неприятные побочные эффекты или не оказывает положительного эффекта, могут быть предписаны другие стимуляторы (дексамфетамин) или нестимулирующие препараты. Иногда ребенок может реагировать на другую форму метилфенидата.
Положительным эффектом после приема лекарственного средства стоит считать:
- Концентрация ребенка значительно улучшилась.
- Его проявление беспокойства или чрезмерной активности стали более сглаженными.
- Ребенок может лучше себя контролировать.
- Иногда учителя отмечают улучшение, прежде чем сами родители.
Как и у большинства лекарственных средств, у подобного рода лекарств могут быть некоторые побочные эффекты. Тем не менее, не каждый пациента получает их, а большинство нежелательных действий являются умеренными и исчезают при продолжении использования лекарственного средства.
Тем не менее, не каждый пациента получает их, а большинство нежелательных действий являются умеренными и исчезают при продолжении использования лекарственного средства.
Проявление побочных эффектов менее вероятно, если доза постепенно увеличивается после начала приема препарата. Некоторые родители беспокоятся о привыкании, но нет основания полагать, что это проблема.
Некоторые из общих побочных эффектов метилфенидата включают:
- потеря аппетита,
- затрудненное засыпание,
- головокружение.
Менее распространенные побочные эффекты:
- повышенная сонливость и спокойствие. Это может быть признаком того, что доза слишком высока,
- тревога, нервозность, раздражительность или плаксивость,
- боли в области живота,
- головная боль,
- тики или подергивания.
В долгосрочной перспективе, возможно снижение активности роста ребенка. Исследования показывают, что общее снижение может составить 2,5 см в условиях приема метилфенидатов.
Этот список побочных эффектов не является исчерпывающим. При появлении неспецифических признаков нужно незамедлительно обратиться к врачу.
Различные фармакотерапевтические подходы к терапии гиперкинетического синдрома у детей
Проведено исследование эффективности применения отечественного препарата пептидной структуры Кортексина у 63 детей с гиперкинетическим синдромом в возрасте от 5 до 14 лет. У 23 пациентов с локальными тиками Кортексин добавляли к базисной терапии препаратом аминофенилмасляной кислоты (Фенибут). У 40 детей с распространенными тиками к стандартной терапии тиапридом (Тиапридал) добавляли только Кортексин или Кортексин и кальция гопантенат (Пантогам). На основании данных нейропсихологического тестирования и нейрофизиологического исследования выявлено, что на фоне стандартной антитикозной терапии применение Кортексина снижает частоту тиков, улучшает крупную и мелкую моторику, функции внимания, слухоречевой памяти, снижает уровень тревожности, уменьшает медленноволновую активность дельта- и бета-2-диапазона в лобной области, увеличивает альфа-ритм в затылочных отведениях, уменьшает латентность пика Р300 (p
Рис. 1. Изменение частоты тиков на фоне лечения
1. Изменение частоты тиков на фоне лечения
Рис. 2. Динамика балльных оценок по результатам исследования координаторной сферы и «мягкой» неврологической симптоматики по методике M.B. Dencla на фоне лечения у детей с тиками
Таблица 1. Результаты исследования внимания по методике Бурдона – Анфимова на фоне лечения распространенных тиков у детей
Таблица 2. Динамика слухоречевой памяти на фоне лечения по результатам нейропсихологического тестирования детей с распространенными тиками
Рис. 3. Динамика слухоречевой памяти на фоне лечения у детей с локальными и распространенными тиками
Рис. 3. Динамика слухоречевой памяти на фоне лечения у детей с локальными и распространенными тиками
Рис. 4. Изменение латентности Р300 на фоне лечения тикозных гиперкинезов
Актуальность проблемы лечения гиперкинезов в педиатрической практике обусловлена широким распространением гиперкинетического синдрома среди детского населения и высокой резистентностью к традиционным методам лечения. Важность введения новых комбинированных методик лечения гиперкинезов связана и с тем, что общепринятое применение нейролептиков при этом заболевании часто вызывает осложнения экстрапирамидного и гипоталамического характера. Несмотря на достаточный объем существующей терапии, представляется необходимой дальнейшая разработка методов коррекции коморбидных и когнитивных расстройств. Своевременная диагностика когнитивных нарушений и адекватная медико-психологическая помощь позволяют значительно снизить степень психоэмоционального дискомфорта, повысить социальные возможности ребенка в плане обучения и психологического контакта [1, 2].
Важность введения новых комбинированных методик лечения гиперкинезов связана и с тем, что общепринятое применение нейролептиков при этом заболевании часто вызывает осложнения экстрапирамидного и гипоталамического характера. Несмотря на достаточный объем существующей терапии, представляется необходимой дальнейшая разработка методов коррекции коморбидных и когнитивных расстройств. Своевременная диагностика когнитивных нарушений и адекватная медико-психологическая помощь позволяют значительно снизить степень психоэмоционального дискомфорта, повысить социальные возможности ребенка в плане обучения и психологического контакта [1, 2].
В связи с этим целью исследования явилось изучение клинико-нейропсихологической и нейрофизиологической эффективности препарата Кортексин в комплексном лечении гиперкинетического синдрома у детей. Кортексин представляет собой комплекс полипептидов, выделяемых из коры головного мозга телят не старше 12-месячного возраста. Механизм действия Кортексина связан с его метаболической активностью: препарат регулирует соотношение тормозных и возбуждающих аминокислот, уровень серотонина и дофамина, оказывает ГАМК-ергическое влияние [3]. Кортексин характеризуется тканеспецифическим действием на кору мозга, способностью снижать токсичность нейротропных веществ и восстанавливать биоэлектрическую активность мозга, а также антиоксидантной активностью [4]. По данным Л.С. Чутко и соавт. [5], применение Кортексина у детей с синдромом дефицита внимания с гиперактивностью приводило к снижению невнимательности без выраженного влияния на гиперактивность и импульсивность. Улучшение зрительной памяти и внимания у больных с дисциркуляторной энцефалопатией было выявлено в исследованиях О.С. Левина, М.М. Саговой [6]. Энергосберегающее действие Кортексина проявляется в снижении энергетических затрат мозга при выполнении заданий, связанных с активацией когнитивных процессов [7].
Кортексин характеризуется тканеспецифическим действием на кору мозга, способностью снижать токсичность нейротропных веществ и восстанавливать биоэлектрическую активность мозга, а также антиоксидантной активностью [4]. По данным Л.С. Чутко и соавт. [5], применение Кортексина у детей с синдромом дефицита внимания с гиперактивностью приводило к снижению невнимательности без выраженного влияния на гиперактивность и импульсивность. Улучшение зрительной памяти и внимания у больных с дисциркуляторной энцефалопатией было выявлено в исследованиях О.С. Левина, М.М. Саговой [6]. Энергосберегающее действие Кортексина проявляется в снижении энергетических затрат мозга при выполнении заданий, связанных с активацией когнитивных процессов [7].
Пациенты и методы
Было обследовано 23 ребенка с локальными тиками (ЛТ) в возрасте от 5 до 13 лет и 40 детей с распространенными тиками (РТ) от 7 до 14 лет. У детей с ЛТ проводилась базисная терапия фенильным производным гамма-аминомасляной кислоты (ГАМК) Фенибутом (первая подгруппа группы детей с ЛТ), с РТ – нейролептическим препаратом Тиапридал (тиаприд) (первая подгруппа группы детей с РТ). На 14-й день от начала базисной терапии дополнительно назначался Кортексин в течение 10 дней (вторая подгруппа группы детей с ЛТ и группы детей с РТ). У детей с массой тела до 20 кг препарат применяли в дозе 0,5 мг/кг, с массой тела более 20 кг – в дозе 10 мг внутримышечно один раз в сутки ежедневно. 20 пациентам с РТ после Кортексина назначался кальция гопантенат (Пантогам) в дозе 500–750 мг в сутки в течение месяца (третья подгруппа).
На 14-й день от начала базисной терапии дополнительно назначался Кортексин в течение 10 дней (вторая подгруппа группы детей с ЛТ и группы детей с РТ). У детей с массой тела до 20 кг препарат применяли в дозе 0,5 мг/кг, с массой тела более 20 кг – в дозе 10 мг внутримышечно один раз в сутки ежедневно. 20 пациентам с РТ после Кортексина назначался кальция гопантенат (Пантогам) в дозе 500–750 мг в сутки в течение месяца (третья подгруппа).
Оценку эффективности проводили через 4 недели от начала терапии у детей с локальными и через 8 недель – с распространенными тиками. Оценка эффективности лечения основывалась на изменении частоты тикозных гиперкинезов, показателей функции внимания, памяти, качества и времени выполнения проб на мелкую моторику, уменьшении тревожности. Контрольную группу составили 20 детей с ЛТ, получавших только Фенибут, и 20 детей с РТ, получавших только Тиапридал. Группы были идентичны по полу, возрасту, частоте тикозных гиперкинезов, что дает основание для проведения сравнительного анализа и обеспечивает достоверность конечных результатов. Из исследования исключались дети с наличием в анамнезе черепно-мозговых травм, нейроинфекций, психических и хронических соматических заболеваний. На фоне лечения побочных эффектов не отмечено.
Из исследования исключались дети с наличием в анамнезе черепно-мозговых травм, нейроинфекций, психических и хронических соматических заболеваний. На фоне лечения побочных эффектов не отмечено.
Комплексное обследование в динамике лечения детей с тикозными гиперкинезами включало неврологический осмотр по общепринятой схеме [8], исследование «мягкой» неврологической симптоматики по методике M.B. Denckla [9], нейропсихологическое обследование по методу А.Р. Лурия [10] в модификации для детского возраста [11, 12], исследование эмоциональной сферы при помощи второго субтеста Люшера, исследование сферы внимания у детей школьного возраста с помощью корректурной пробы Бурдона – Анфимова, у детей 5–6 лет – по методике «Найди и вычеркни» [13].
Нейрофизиологическое обследование включало электроэнцефалографическое исследование с визуальным анализом и компьютерной обработкой данных с определением абсолютных показателей спектральной мощности ритмов головного мозга, а также когнитивных вызванных потенциалов (Р300) на 21-канальном электроэнцефалографе «Энцефалан-131-03» фирмы «Медиком МТД».
Результаты исследования
На фоне лечения во всех подгруппах выявлено достоверное уменьшение частоты тикозных гиперкинезов (p
При сравнительном исследовании координаторной сферы и «мягкой» неврологической симптоматики по методике M.B. Denckla отмечено достоверное улучшение балльных оценок за качество выполнения проб двух типов заданий, улучшилась крупная и мелкая моторика, уменьшилась гиперметрия, дизритмия, количество зеркальных движений, синкинезий (рис. 2). У детей с локальными тиками в подгруппе, получавшей Фенибут и Кортексин, к 30-му дню лечения задания в динамике выполнялись с меньшим количеством ошибок. При оценке времени выполнения проб на 20 последовательных движений в правых и левых конечностях в этой подгруппе наблюдалось достоверное улучшение времени выполнения во всех 12 заданиях, причем в 7 заданиях эти изменения были достоверно лучше (p
При исследовании функции внимания выявлено повышение точности выполняемого задания, уменьшение процента ошибок и увеличение скорости выполняемого задания, в основном в подгруппах, получавших дополнительно Кортексин и Пантогам (табл. 1). Это обусловлено повышением психической устойчивости к нагрузке и возрастанием целенаправленной деятельности. Выявлено, что более выраженное положительное влияние (p
1). Это обусловлено повышением психической устойчивости к нагрузке и возрастанием целенаправленной деятельности. Выявлено, что более выраженное положительное влияние (p
При анализе показателей слухоречевой памяти у детей с ЛТ выявлено заметное улучшение при запоминании трех групп слов в обеих подгруппах (рис. 3), но более значимые изменения отмечены во второй подгруппе (замедленность запоминания уменьшилась в 1,5 раза, расширился объем памяти, в 2,5 раза улучшилось воспроизведение слов после интерференции). У детей с РТ комбинированное лечение (табл. 2) также оказало выраженное положительное влияние во второй и третьей подгруппах (замедленность запоминания уменьшилась в 1,5 раза, объем памяти расширился в 7 раз, в 2 раза улучшилось воспроизведение слов после интерференции). Динамическое исследование зрительной памяти на фоне лечения существенных изменений не выявило.
При оценке психоэмоционального статуса с помощью теста Люшера отмечалось уменьшение тревожности во всех исследуемых подгруппах, но при этом как при ЛТ, так и при РТ ее уровень статистически значимо (p
По данным визуального анализа электроэнцефалограмм, у детей с ЛТ частота выявления дезорганизации биоэлектрической активности головного мозга после лечения составила в первой подгруппе 36,4%, во второй – 30% (до лечения 66,7%). Недостаточная стабильность альфа-ритма (90,8% до лечения) выявлена в 72,7% и 50% случаев соответственно. Средний вольтаж альфа-ритма (до лечения – 83,03 ± 15,2) составил соответственно 77 ± 18,4% и 69 ± 18,5%. В подгруппе пациентов, получавших только Фенибут, отмечалось достоверное увеличение количества электроэнцефалограмм с гиперсинхронизацией (72,7% и 30%; p = 0,031). В то же время число пациентов с показателями бета-активности высокой амплитуды (> 25 мкВ) в этой подгруппе было меньше (36,4% и 50%). У больных с РТ увеличение количества электроэнцефалограмм с дезорганизацией биоэлектрической активности головного мозга до 50% отмечалось только в подгруппе детей, получавших тиаприд (до лечения – 32,6%), тогда как во второй и третьей подгруппах число таких электроэнцефалограмм уменьшилось (16,7% и 23,5% соответственно). Недостаточная стабильность и средний вольтаж в трех подгруппах практически остались без изменения. При этом если во второй и третьей подгруппах гиперсинхронизация уменьшилась до 44,4% и 47,1% (до лечения – 52,2%), то в подгруппе контроля увеличилась до 83,3% (p = 0,057).
Недостаточная стабильность альфа-ритма (90,8% до лечения) выявлена в 72,7% и 50% случаев соответственно. Средний вольтаж альфа-ритма (до лечения – 83,03 ± 15,2) составил соответственно 77 ± 18,4% и 69 ± 18,5%. В подгруппе пациентов, получавших только Фенибут, отмечалось достоверное увеличение количества электроэнцефалограмм с гиперсинхронизацией (72,7% и 30%; p = 0,031). В то же время число пациентов с показателями бета-активности высокой амплитуды (> 25 мкВ) в этой подгруппе было меньше (36,4% и 50%). У больных с РТ увеличение количества электроэнцефалограмм с дезорганизацией биоэлектрической активности головного мозга до 50% отмечалось только в подгруппе детей, получавших тиаприд (до лечения – 32,6%), тогда как во второй и третьей подгруппах число таких электроэнцефалограмм уменьшилось (16,7% и 23,5% соответственно). Недостаточная стабильность и средний вольтаж в трех подгруппах практически остались без изменения. При этом если во второй и третьей подгруппах гиперсинхронизация уменьшилась до 44,4% и 47,1% (до лечения – 52,2%), то в подгруппе контроля увеличилась до 83,3% (p = 0,057). Бета-активность высокой амплитуды осталась без изменений в первой подгруппе (58,7% до лечения), уменьшилась до 50% во второй и до 41,2% в третьей подгруппе.
Бета-активность высокой амплитуды осталась без изменений в первой подгруппе (58,7% до лечения), уменьшилась до 50% во второй и до 41,2% в третьей подгруппе.
Анализ данных спектра мощности у детей с РТ после проведенного лечения выявил статистически достоверное снижение активности бета-2-ритма в трех подгруппах детей. Но при этом у детей, получавших только тиаприд, отмечалась тенденция к нарастанию синхронизации альфа-ритма – возрастание активности альфа-ритма в лобной области (p > 0,01). Во второй и третьей подгруппах выявлено более выраженное снижение дельта-активности в лобной области (p
При исследовании динамики когнитивных вызванных потенциалов (Р300) через 8 недель от начала лечения было выявлено статистически достоверное улучшение показателей латентного периода пика Р300 в подгруппах, получавших дополнительно Кортексин и Пантогам (рис. 4). Достоверно значимых изменений амплитуды вызванного ответа не получено.
Выводы
Применение Кортексина является патогенетическим лечением когнитивных нарушений у больных с гиперкинетическим синдромом. На фоне общепринятой антитикозной терапии препарат улучшает познавательные, двигательные функции, уменьшает тревожность, что подтверждается не только при нейропсихологическом тестировании, но и при проведении нейрофизиологического исследования. При этом по некоторым показателям применение Кортексина оказывало более выраженный положительный эффект по сравнению с Пантогамом.
Гиперкинетический синдром. Синдром СДВГ. Симптомы проявления и терапия
Гиперкинетический синдром сегодня является одним из самых частых поведенческих нарушений у детей и подростков. По разным данным, этот диагноз ставится примерно от 3 до 20% школьников, приходящих на прием к педиатру. По клиническим проявлениям его можно перепутать с плохим поведением, беспокойством или особенностями темперамента, так как одним из основных его симптомов является повышенная активность.
Однако благодаря некоторым ярким особенностям специалисты могут дифференцировать это нарушение. Узнаем его симптомы, а также как диагностировать и лечить СДВГ.
Гиперкинетический синдром. Определение и распространенность у детей
Гиперкинетический синдром – это одно из распространенных поведенческих нарушений, встречающихся в детском и подростковом возрасте. Как и многие другие эмоциональные расстройства, оно проявляется чрезмерной активностью и беспокойством. Также его часто называют синдромом дефицита внимания и гиперактивности (сокращенно СДВГ).
Обычно данное нарушение встречается у детей младшего школьного возраста. От семи до двенадцати лет его частота колеблется от 3 до 20% маленьких пациентов. А в первые годы жизни СДВГ встречается значительно реже – у 1,5–2% детей. При этом у мальчиков он проявляется примерно в 3–4 раза чаще, чем у девочек.
Симптомы
Как уже упоминалось, гиперкинетический синдром у детей проявляется в первую очередь повышенной активностью и возбудимостью. Обычно это возникает уже в младшем школьном периоде. Но нередко симптомы наблюдаются уже на третьем-четвертом году жизни.
Если говорить о первых проявлениях синдрома, можно отметить повышенную чувствительность к раздражителям, возникающую еще в младенческом возрасте. Такие дети острее реагируют на яркий свет, шум или изменения температуры. Также синдром СДВГ проявляется двигательным беспокойством во время бодрствования и во сне, сопротивлением пеленанию и другими симптомами.
В младшем школьном возрасте возникают следующие симптомы:
- Рассеянность внимания. Ребенок не способен концентрироваться на каком-либо предмете, не может долго слушать учителя.
- Нарушения памяти. Из-за СДВГ младший школьник хуже усваивает учебную программу.
- Импульсивность. Ребенок становится возбудимым и суетливым. Часто это выражается неспособностью дослушать до конца, дождаться своей очереди. Поступки ребенка часто немотивированные и неожиданны.
- Нарушения сна.
- Эмоциональные расстройства: вспыльчивость, агрессивность, вызывающее поведение или же, напротив, беспричинная плаксивость.
Также следует отметить, что у многих детей младшего школьного возраста возникают проблемы с координацией движений. Это проявляется в трудностях с письмом, раскрашиванием, завязыванием шнурков. Появляются нарушения пространственной координации.
Причины и факторы, влияющие на возникновение СДВГ
На появление синдрома дефицита внимания и гиперактивности оказывают влияние многие факторы:
- Различные осложнения беременности. Сильный и продолжительный токсикоз или повышенное давление у будущей мамы может спровоцировать СДВГ у ребенка.
- Неправильный образ жизни при беременности. По всей вероятности, ни для кого не секрет, что употребление алкоголя или курение могут отрицательно повлиять на закладку органов и систем будущего ребенка (в том числе и нервной системы). Также к факторам, провоцирующим гиперкинетический синдром, можно отнести тяжелую физическую работу или стрессы.
- Затяжные или слишком быстрые роды также могут негативно повлиять на развитие ребенка.
- Социальный фактор. Проблемы с поведением и повышенная возбудимость часто бывают реакцией на неблагоприятную обстановку в семье или в школе. Таким образом организм пытается справиться со стрессовой ситуацией. Сам по себе этот фактор не способен вызвать СДВГ, но может значительно усилить его симптомы.
Однако единственной и достоверной причины гиперкинетического синдрома пока не выявили.
СДВГ или темперамент?
Часто, обнаружив у ребенка импульсивность и чрезмерную активность, родители подозревают у него СДВГ. Однако не стоит забывать, что каждый ребенок обладает своим темпераментом. К примеру, характерными чертами холериков является как раз импульсивность, вспыльчивость и несдержанность. А у маленьких сангвиников часто наблюдается неумение сосредоточиться на одном занятии и потребность часто переключаться с одного вида деятельности на другой.
Поэтому, прежде чем бить тревогу, стоит внимательнее присмотреться к своему малышу: может быть, его поведение – это просто проявление темперамента. К тому же особенности младшего школьного возраста предполагают небольшой объем памяти и невысокую устойчивость внимания. Эти характеристики улучшаются постепенно по мере взросления. Также именно в это время часто наблюдаются неусидчивость и порывистость. Ребенок 7 лет еще не может долго концентрироваться на чем-то одном.
Другое дело, что при СДВГ эти симптомы гораздо более выражены. Если же повышенная активность сопровождается рассеянностью внимания и существенными нарушениями памяти или сна, лучше обратиться за помощью к специалисту.
Диагностика
Как сегодня выявляют СДВГ? Чтобы убедиться в его наличии, а также узнать, не сопутствует ли он другому, более сложному заболеванию, требуется прежде всего консультация детского невролога. Комплексное обследование будет включать в себя несколько этапов.
В первую очередь оно предполагает субъективную диагностику. Врач осматривает ребенка и проводит с родителями беседу, в ходе которой уточняются особенности течения беременности, родов и младенческого периода.
После этого ребенку предлагают пройти несколько психологических тестов. Таким образом оценивается внимание, память и эмоциональная устойчивость. Чтобы обследование было объективным, такие тесты проводятся только у детей старше пяти лет.
Заключительным этапом диагностики становится электроэнцефалография. С ее помощью оценивается активность коры головного мозга, фиксируются возможные нарушения. По результатам проведенного исследования врач может поставить диагноз и в случае необходимости назначить лечение. Опытный специалист учитывает характерные особенности младшего школьного возраста и может отличить их от проявлений заболевания.
Поскольку симптомы гиперкинетического синдрома обычно возникают еще в детском саду, очень важно, чтобы педагоги учебных заведений также умели диагностировать его. К слову, воспитатели зачастую раньше обращают внимание на эту проблему, чем родители.
Что такое гиперкинетический кардиальный синдром?
Существует заболевание с похожим названием, которое никак не отражается на поведении. Это гиперкинетический кардиальный синдром. Дело в том, что, в отличие от поведенческого нарушения, которым является СДВГ, это одно из проявлений вегетативной дисфункции, а именно нарушение работы сердца. Оно встречается не у детей, а преимущественно у юношей. Так как зачастую этот синдром не сопровождается какими-либо симптомами, выявить его можно лишь при объективном обследовании.
Терапия с помощью препаратов
Как замечают специалисты, исследующие гиперкинетический синдром, лечение этого нарушения должно быть комплексным. Одной из его составляющих является употребление медикаментозных препаратов. При правильно поставленном диагнозе их эффективность становится очень высокой. Эти препараты имеют симптоматическое действие. Они подавляют проявления синдрома и существенно облегчают развитие ребенка.
Лекарственная терапия должна быть продолжительной, так как важно не только убрать симптомы, но и закрепить полученный эффект. Не стоит доверять народным средствам, ведь только врач сможет подобрать оптимальный препарат и назначить действенное лечение.
Психологическая коррекция
Еще одной составляющей лечения СДВГ является психологическая поддержка. Ребенок 7 лет особенно нуждается в помощи, так как первый учебный год всегда непростой как для самого школьника, так и для родителей. Особенно если наблюдается гиперактивность. В этом случае психологическая коррекция необходима, чтобы сформировать у ребенка навыки эффективного общения со сверстниками и родственниками.
Также она предполагает тесное взаимодействие с учителями и родителями. Ребенку необходима постоянная забота и поддержка семьи, а также внимательное участие со стороны педагогов.
Встречается ли СДВГ у взрослых?
Проявления СДВГ постепенно уменьшаются, начиная с подросткового возраста. Сначала снижается гиперактивность, а нарушения внимания – в последнюю очередь. Впрочем, примерно у двадцати процентов людей с диагнозом гиперкинетический синдром некоторые его симптомы сохраняются и во взрослом возрасте.
В некоторых случаях наблюдается тенденция к антисоциальному поведению, алкоголизму и наркомании. Поэтому проявления СДВГ необходимо своевременно диагностировать и лечить.
Советы родителям
Что же делать родителям, если у ребенка обнаружили синдром СДВГ? Во-первых, нужно создать благоприятную атмосферу в доме. Очень важно строго придерживаться режима дня — так ребенок будет более спокойным и уравновешенным.
Учитывая, что СДВГ проявляется повышенной активностью, стоит записать ребенка в спортивную секцию. Вообще любое интересное хобби значительно улучшит состояние чада. Общение с ребенком должно быть спокойным и доброжелательным. А вот ругать и наказывать не стоит, так как этим все равно ничего не добиться, а забота, поддержка и внимание родителей играют очень большую роль.
Связь между гиперкинезом и нарушением родительских функций в клинических группах
Гиперактивность — наиболее распространенное нервно-психическое расстройство детского возраста. Его наиболее тяжелая форма (гиперкинез) поражает около 1% детей в Великобритании, 1 , но ее можно эффективно лечить с помощью лекарств. 2 Гиперактивная навязчивость, импульсивность и беспокойство делают этих детей заведомо сложными в уходе и вызывают стресс как у родителей, так и учителей. 3– 5 Расстройства поведения у детей связаны с семейными проблемами и разладом, 6 , в то время как приемные воспитатели могут вообще прекратить прием детей из-за поведения приемных детей. 7 Хотя связь между гиперактивностью и поведенческим расстройством хорошо известна, 8 связь между гиперактивностью и разрушением семьи гораздо менее очевидна. Некоторые исследователи не обнаружили связи между более широким синдромом синдрома дефицита внимания и гиперактивности (СДВГ) и качеством семейной среды, 9 , в то время как другие выявили бесполезные стили воспитания при гиперкинезе, 3 , облегчение которого связано с улучшением состояния семьи. исход 10 для этих детей.Безвозвратный разрыв родительских обязанностей ведет к приемным родителям или усыновлению, и среди приемных или приемных детей высоки показатели СДВГ, 11 , но неясно, будут ли и каким образом гиперактивные дети, подверженные риску родительского расстройства, привлекать внимание педиатров или детские психиатры в Великобритании. Поэтому мы изучили доказательства нарушения родительских функций в случаях гиперкинеза, направленных в клинику вторичной медицинской помощи, чтобы увидеть, был ли диагноз гиперкинеза отдельно идентифицируемым фактором риска нарушения родительских функций в клиниках.
МЕТОДЫ
Этот образец был подробно описан в другом месте. 12, 13 Вкратце, он включал выборку из 201 случая из типичной клиники вторичной медицинской помощи, записи случаев которых были закодированы с использованием многоосной версии Международной классификации заболеваний (10-е издание) (МКБ-10), 14 с особым вниманием к гиперактивности, которая была диагностирована как гиперкинез по МКБ-10. Около 10% данных отсутствовали случайным образом и были заменены множественным вменением. 15, 16 Существуют небольшие различия между одномерной статистикой, представленной здесь, и ранее опубликованной 13 , потому что процедура вменения была повторена, а не в обоих документах использовался один и тот же набор условно исчисленных данных. Ни одно из различий между исходным или любым из вмененных наборов не было статистически значимым (для всех переменных p> 0,8).
Диагностическая классификация состояла из гиперкинеза и широких диагностических групп, включающих отсутствие расстройства, негиперкинетические расстройства поведения, эмоциональные расстройства, смешанные расстройства поведения и эмоций и другие расстройства.Случаи гиперкинеза, коморбидного с любым другим заболеванием, были включены в категорию «гиперкинез». Предварительные анализы 17 определили мультиаксиальную психосоциальную категорию МКБ-10 «удаление из дома с существенной контекстуальной угрозой» (код 6.1 МКБ-10) как конкретно связанную с гиперкинетическим диагнозом (точный тест Фишера, p = 0,048). В большинстве случаев были проблемы в более чем одной психосоциальной области, поэтому оставшиеся категории, которые индивидуально не ассоциировались с гиперкинезом, были суммированы, чтобы дать количественную оценку социального неблагополучия из других источников.Баллы для неблагополучных районов Джармана (UPA) для каждого случая были получены на основе данных переписи, связанных с почтовым индексом 18 , и включены в качестве отдельной переменной.
Код 6.1 включает детей, которые были переведены в детское учреждение, например, в детский дом, на воспитание или были помещены в больницу для длительной или многократной госпитализации, но в этой выборке не было детей с историей стационарного лечения, удовлетворяющих последнему критерию. Многоосный МКБ-10 также включает код 9.1, аналогичный 6.1, за исключением того, что удаление из дома является следствием собственного расстройства или инвалидности ребенка.Ни один случай не был закодирован так.
У 13 приемных детей в выборке не было преобладания гиперкинезов (точный тест Фишера, p = 0,59), и их чаще направляли социальные работники (точный тест Фишера, p = 0,001). Приемные дети создают больше проблем. Эти семь детей составили 3,5% от общей выборки с заметной избыточной представленностью этих детей в группе с гиперкинетизмом (11,4%: 1,8%, точный критерий Фишера, p = 0,02). Однако МКБ-10 не классифицирует усыновление, а не воспитание, как психосоциальный недостаток, и на практике двое усыновленных детей не заслуживают оценки 6.1 кодировка. Несмотря на то, что усыновление не может быть высылкой из дома, несущей значительную контекстную угрозу, это обязательно указывает на то, что биологические родители ребенка не могли выполнять свои роли, поэтому статус усыновления был объединен с кодом 6.1 для основных анализов.
Другие факторы также могут указывать на семью, подверженную риску распада. Таким образом, 6,5% выборки были направлены социальным работником, но не проявили предвзятости в сторону гиперкинеза (точный тест Фишера, p = 0,7). Подчинение судебным постановлениям, связанным с воспитанием детей (включая постановления об опеке), не показало предвзятости (точный критерий Фишера, p> 0.99). Регистрация защиты детей также была распределена равномерно (точный критерий Фишера, p = 0,54). Следовательно, ни одна из этих переменных не была проанализирована дополнительно. Был включен возраст, так как шансы на всевозможные невзгоды должны увеличиваться с возрастом, но не с полом — только трое из детей с гиперкинетизмом были девочками.
После простого однофакторного и двумерного анализа была использована категориальная регрессия для количественной оценки удаления из дома с точки зрения психиатрического диагноза, баллов по шкале Jarman UPA и общего количества других психосоциальных неблагоприятных факторов.В этом подходе используется оптимальное масштабирование для преобразования любой категориальной переменной в набор числовых стандартизованных оценок, что сохраняет характерные отношения этой переменной с другими переменными в уравнении. Эти оценки затем могут быть заменены нечисловыми категориальными данными в уравнениях регрессии. Принцип может быть обобщен на все уровни измерения и нелинейные отношения. Первоначально описательный метод, теперь он был расширен, чтобы включить статистический вывод. 19, 20 Процедура реализована в программе CATREG, которая теперь распространяется как часть модуля «Категории» SPSS 11.0. Для текущего исследования преобразование диагноза в количественную переменную позволит масштабировать диагностические категории по отношению к удалению из дома и позволит проверить единственную гипотезу о наличии значительной связи между двумя переменными. Эквивалентный логистический регрессионный анализ намного менее эффективен, поскольку он может только проверить, отличается ли какая-либо диагностическая категория от каждой из других. Однако для расчета соответствующих отношений шансов использовалась логистическая регрессия. Чтобы учесть отклонения от линейности исходных данных, все непрерывные переменные были указаны как находящиеся на порядковом уровне измерения в CATREG, как показано в таблице 2.Категориальная регрессия оценивает связь между независимыми переменными (ковариатами) по статистике толерантности; доля дисперсии переменной, не учитываемая другими независимыми переменными в уравнении. Допуски всех преобразованных переменных превышают 0,98, что предполагает существенную независимость, поэтому эффекты взаимодействия не анализировались. За исключением процедуры множественного вменения, все анализы проводились с использованием SPSS 11.0.
РЕЗУЛЬТАТЫ
В таблице 1 представлены демографические характеристики выборки и описательная статистика по интересующим переменным.На рис. 1 показаны количественные характеристики диагностических классов, полученные с помощью категориального регрессионного анализа.
Стол 1
Характеристики образца
Рисунок 1
Количественная оценка диагнозов в связи с удалением из дома.
Стандартизированные баллы (среднее значение = 0, подразумевающее отсутствие эффекта; стандартное отклонение = 1) диагностических количественных оценок могут быть считаны с оси ординат.Масштабированные диагнозы образуют две группы. Количественные оценки отсутствия расстройства, расстройства поведения, эмоционального расстройства и других расстройств лежат на 0,5–1,2 стандартных отклонения ниже среднего количественного значения, в то время как смешанное расстройство и гиперкинез лежат, соответственно, на 1 и 1,6 стандартных отклонения выше него. Поскольку количественная оценка положительно связана с удалением из дома (см. Таблицу 2), гиперкинез является диагностической категорией, которая наиболее точно его предсказывает. В таблице 2 представлены коэффициенты регрессии (наклоны) всех независимых переменных (ковариат).
Стол 2
Коэффициенты регрессии оптимально масштабируемых независимых переменных
Диагноз во многом связан с удалением из дома. И индексы Jarman UPA, и количество других психосоциальных диагнозов были связаны с удалением из дома в ожидаемом направлении, но эта связь была связана с более молодым, а не с возрастом.
Биномиальная логистическая регрессия с использованием тех же переменных показала, что детям с гиперкинетиками было 3 года.В 2 раза выше вероятность (p = 0,018) подвергнуться удалению из дома, чем по всем другим диагностическим категориям, и в 4,3 раза выше (p = 0,006), когда случаи со смешанными расстройствами были исключены из анализа. Если исключить гиперкинетические случаи, смешанные расстройства поведения и эмоций были в 2,6 раза более вероятны (p = 0,076), чем другие оставшиеся диагностические категории.
Что уже известно по теме
Дети с гиперактивностью подвержены риску развития проблем с поведением, и им часто помогают диагностика и последующее специфическое лечение, включая лекарства.
Дети с проблемами поведения чрезмерно представлены в системе ухода, и их симптомы могут привести к срыву воспитания детей, но значение гиперактивной симптоматики менее очевидно.
В настоящее время существуют эффективные инструменты скрининга гиперактивности, которые могут существенно повысить уровень выявления.
Таким образом, существует значительная связь между гиперкинетическим диагнозом и удалением из дома, что не может быть объяснено другими социальными недостатками.
ОБСУЖДЕНИЕ
Гиперкинетические дети, наблюдаемые в клинике, как минимум в три раза чаще подвергаются удалению из дома, чем другие пациенты клиники. Это относится именно к гиперкинетическому диагнозу, а не к каким-либо связанным с ним психосоциальным трудностям. Уже известно, что лечение таких детей может улучшить семейное функционирование, 21 , поэтому быстрое выявление и лечение гиперкинетических детей, находящихся под угрозой исключения из своих семей, может помочь им оставаться дома.
В Великобритании способность выявлять гиперактивность у детей из группы риска распада семьи недавно была улучшена благодаря пакету вопросников, который прилагается к Национальной системе оценки для нуждающихся детей. 22 Сюда входит вопросник о сильных сторонах и трудностях (SDQ), который может быть полезным инструментом скрининга для выявления гиперактивности в выборках сообщества. 23 Использование таких инструментов для скрининга может существенно повысить уровень выявления гиперактивности в рекомендованных группах населения. 12 Педиатры могут использовать SDQ как часть обязательного медицинского осмотра детей, находящихся под присмотром, давая им возможность диагностировать, лечить или направлять пациентов с высоким риском гиперактивности, которые находятся на пороге распада семьи. Хотя социальные работники знают о гиперактивности, большинство из них не понимают ее значения или лечения 24 и поэтому могут не думать о направлении пациентов для оценки. Набор данных в некоторой степени подтверждает эту точку зрения, поскольку приемные дети с большей вероятностью были направлены социальным работником, но не имели чрезмерного гиперкинеза, в то время как приемные дети из выборки, у которых действительно было больше гиперкинезов, никогда не были направлены социальным работником.
К сожалению, этому исследованию недостает мощности, чтобы исследовать предположение о более слабой связи между удалением из дома и смешанными расстройствами поведения и эмоций.
Будучи клинической выборкой, выявленные ассоциации основаны как на характеристиках условий, так и на процессе направления к специалистам. Это может быть причиной направления ассоциации между возрастом и удалением из дома, особенно потому, что ни одна из переменных в этом наборе данных не модулировала ассоциацию.Дети, удаленные из дома, вероятно, будут представлять больше трудностей, чем дети, не живущие дома, и поэтому они могут достичь клинического порога для направления к специалисту раньше. Эффекты пола не позволят продемонстрировать это на клиническом образце. Хотя эти результаты не могут быть обобщены для случаев, не направленных на лечение, выборка типична для детей, посещающих детскую психиатрическую клинику, и между гиперактивными детьми, наблюдаемыми детскими психиатрами, и педиатрами мало различий. 25 Таким образом, наши результаты могут быть применимы к случаям, наблюдаемым педиатрами в их обычной практике.
Что добавляет эта статья
Тяжелая гиперактивность (гиперкинез) — специфический фактор риска нарушения родительских функций, повышающий риск как минимум втрое.
Политика использования инструментов для выявления гиперактивности при обязательном медицинском осмотре, когда дети размещаются местными властями, может помочь обнаружить этих детей.
Используемая диагностическая категория — гиперкинез, а не СДВГ.Гиперкинез формирует однородное подмножество внутри СДВГ, негиперкинетического СДВГ, включая гораздо большую и более гетерогенную популяцию, поэтому эти ассоциации не могут распространяться на негиперкинетический СДВГ. Однако дети с гиперкинетизмом являются наиболее инвалидами и обычно нуждаются в метилфенидате для улучшения состояния. 26 Учитывая, что большая часть длительной заболеваемости гиперактивностью возникает из-за развития проблем коморбидного поведения, 27 сокращение развала семьи в этой группе могло бы улучшить прогноз для тех детей, которые наиболее серьезно страдают от гиперактивности.
ССЫЛКИ
- ↵
Meltzer H , Gatward R, Goodman R, et al. Психическое здоровье детей и подростков в Великобритании. Int Rev Psychiatry, 2003; 15: 185–7.
- ↵
Jensen PS , Arnold LE, Richters JE, et al. 14-месячное рандомизированное клиническое испытание стратегий лечения синдрома дефицита внимания / гиперактивности (сильного). Arch Gen Psychiatry, 1999; 56: 1073–86.
- ↵
Woodward L , Taylor E, Dowdney L. Воспитание и семейное функционирование детей с гиперактивностью. J Детская Психологическая Психиатрия, 1998; 39: 161–9.
Джонстон C , Маш EJ. Семьи детей с синдромом дефицита внимания / гиперактивности: обзор и рекомендации для будущих исследований. Clin Child Fam Psychol Rev2001; 4: 183–207.
- ↵
Greene RW , Beszterczey SK, Katzenstein T, et al. Учащиеся с СДВГ более напряжены при обучении? Модели стресса учителя в выборке начальной школы. J Emot Behav Disord, 2002; 10: 79–89.
- ↵
McMunn A , Nazroo J, Marmot M, et al. Эмоциональное и поведенческое благополучие детей и семейное окружение: результаты исследования здоровья в Англии. Социальная медицина, 2001; 53: 423–40.
- ↵
Rhodes KW , Orme JG, Buehler CA.сравнение семейных приемных родителей, которые бросили курить, рассматривают возможность ухода и планируют продолжить приемную семью. Социальная служба Rev2001; 75: 84–114.
- ↵
Spencer T , Biederman J, Wilens T. Расстройство дефицита внимания / гиперактивности (сильное) и сопутствующие заболевания. Pediatr Clin N Am1999; 46: 915–27.
- ↵
Рей Дж. , Уолтер Дж., Плапп Дж., и др. Семейное окружение при дефиците внимания, гиперактивности, оппозиционно-вызывающем и поведенческих расстройствах.Aust N Z J Psychiatry 2000; 34: 453–7.
- ↵
Hinshaw SP , Owens EB, Wells KC, et al. Семейные процессы и исход лечения в MTA: негативная / неэффективная практика воспитания детей в связи с мультимодальным лечением. J Abnorm Child Psychol2000; 28: 555–68.
- ↵
Simmel C , Brooks D, Barth R, et al. Экстернализирующая симптоматика среди приемной молодежи: распространенность и факторы риска до усыновления.J Abnorm Child Psychol, 2001; 29: 57–69.
- ↵
Foreman D , Foreman D, Prendergast M, et al. Недооценивается ли клиническая распространенность гиперкинезов по МКБ-10? Влияние повышения осведомленности с помощью анкеты. Европейская детская подростковая психиатрия, 2001; 10: 130.
- ↵
Foreman D , Foreman D, Minty E. Как мы должны измерять социальное неблагополучие в условиях клиники.Европейская детская подростковая психиатрия, 2003; 12: 308–12.
- ↵
Всемирная организация здравоохранения . Многоосная классификация детских и подростковых психических расстройств. Кембридж: Всемирная организация здравоохранения, издательство Кембриджского университета, 1996.
- ↵
- ↵
King G , Honaker J, Joseph A, et al. Анализ неполных данных политологии: альтернативный алгоритм множественного вменения.Ежегодные собрания Американской ассоциации политических наук. Бостон, 1998.
- ↵
Бригадир Д . Использование инструментов скрининга для изменения частоты диагностики гиперактивности в клинической выборке детей. Манчестер: Департамент психиатрии Манчестерского университета, 1998.
- ↵
- ↵
Young F , de Leeuw J, Takane Y.Регрессия с качественными и количественными переменными: чередующийся подход наименьших квадратов с функциями оптимального масштабирования. Psychometrika 1976; 41: 505–29.
- ↵
Meulman J , Heiser W, SPSS Inc. Категории 11.0. Чикаго: SPSS Inc., 2001.
- ↵
Schachar R , Taylor E, Wieselberg M, et al. Изменения в функционировании семьи и отношениях у детей, которые реагируют на метилфенидат.J Am Acad Child Adolesc Psychiatry 1987; 26: 728–32.
- ↵
Департамент здравоохранения, Департамент образования и занятости, Министерство внутренних дел . Рамки для оценки нуждающихся детей и их семей. Лондон: Министерство здравоохранения, 2000.
.
- ↵
Goodman R , Ford T, Simmons H, et al. Использование вопросника о сильных сторонах и трудностях (SDQ) для скрининга детских психических расстройств в выборке сообщества.Британский журнал психиатрии 2000; 177: 534–9.
- ↵
Pentecost D , Wood N. Знания и представления социальных работников по уходу за детьми о СДВГ. Br J Social Work2002; 32: 931–43.
- ↵
Busch B , Бидерман Дж., Коэн LG, и др. Корреляты СДВГ у детей в педиатрических и психиатрических клиниках. Психиатрические службы, 2002; 53: 1103–11.
- ↵
Taylor E , Sergeant J, Doepfner M, et al. Клинические рекомендации по гиперкинетическому расстройству. Европейское общество детской и подростковой психиатрии. Европейская детская подростковая психиатрия, 1998; 7: 184–200.
- ↵
Mannuzza S , Klein RG. Долгосрочный прогноз при синдроме дефицита внимания / гиперактивности. Клиника детской подростковой психиатрии № Am2000; 9: 711–26.
Гиперкинетическое расстройство — Аптека Эверест
Введение
Синдром дефицита внимания и гиперактивности (СДВГ) — это группа поведенческих симптомов, которые включают невнимательность, гиперактивность и импульсивность.
Общие симптомы СДВГ включают:
- Короткая концентрация внимания или легко отвлекается
- беспокойство, постоянное ерзание или чрезмерная активность
- импульсивный
СДВГ может возникать у людей с любыми интеллектуальными способностями, хотя чаще встречается у людей с трудностями в обучении. У людей с СДВГ также могут быть дополнительные проблемы, такие как нарушения сна и тревожные расстройства.
Симптомы СДВГ обычно впервые замечаются в раннем возрасте и могут стать более заметными, когда обстоятельства ребенка меняются, например, когда он пойдет в школу.Большинство случаев диагностируется у детей в возрасте от 6 до 12 лет.
Симптомы СДВГ обычно улучшаются с возрастом, но многие взрослые, у которых это состояние диагностировано в молодом возрасте, будут продолжать испытывать проблемы.
Узнайте больше о симптомах СДВГ.
Получение помощи
Многие дети проходят фазы беспокойства или невнимательности. Часто это совершенно нормально и не обязательно означает, что у них СДВГ.
Однако вам следует подумать о том, чтобы сообщить о своих проблемах учителю вашего ребенка, координатору по особым образовательным потребностям их школы (SENCO) или терапевту, если вы считаете, что их поведение может отличаться от поведения большинства детей их возраста.
Также неплохо поговорить со своим терапевтом, если вы взрослый и думаете, что у вас может быть СДВГ, но вам не диагностировали это заболевание в детстве.
Узнайте больше о диагностике СДВГ.
Что вызывает СДВГ?
Точная причина СДВГ неизвестна, но было показано, что это заболевание передается в семьях, и исследования выявили ряд возможных различий в мозге людей с СДВГ по сравнению с теми, у кого нет этого состояния.
Другие факторы, которые были предложены как потенциально имеющие роль в СДВГ, включают:
- родились недоношенными (до 37 недели беременности)
- с низкой массой тела при рождении
- Курение, злоупотребление алкоголем или наркотиками во время беременности
Узнайте больше о причинах СДВГ.
Насколько распространен СДВГ?
СДВГ — наиболее распространенное поведенческое расстройство в Великобритании. Точно неизвестно, сколько людей страдают этим заболеванием, но по большинству оценок, оно затрагивает около 2-5% детей школьного возраста и молодых людей.
Детский СДВГ чаще диагностируется у мальчиков, чем у девочек.
Девочки с СДВГ часто имеют такую форму состояния, при которой основные симптомы связаны с проблемами с вниманием, а не с гиперактивностью, которая может вызывать менее заметные симптомы.Следовательно, возможно, что СДВГ недооценивается у девочек и может быть более распространенным, чем считалось ранее.
Как лечить СДВГ
СДВГ неизлечимо, но с ним можно справиться при соответствующей образовательной поддержке, советах и поддержке родителей и пострадавших детей, а также при необходимости с помощью лекарств.
Медикаменты часто являются первым лечением, предлагаемым взрослым с СДВГ, хотя психологические методы лечения, такие как когнитивно-поведенческая терапия (КПТ), также могут помочь.
Подробнее о лечении СДВГ.
Жизнь с СДВГ
Уход за ребенком с СДВГ может быть сложной задачей, но важно помнить, что они не могут помочь своему поведению.
Некоторые проблемы, которые могут возникнуть в повседневной жизни, включают:
- засыпать ребенка ночью
- вовремя готовится в школу
- слушать и выполнять инструкции
- в стадии строительства
- светских мероприятий
- покупки
Взрослые с СДВГ также могут столкнуться с подобными проблемами, а у некоторых могут быть проблемы с наркотиками, преступностью и работой.
Прочтите о жизни с СДВГ, чтобы узнать, как справиться с этими проблемами.
Симптомы СДВГ
Симптомы синдрома дефицита внимания с гиперактивностью (СДВГ) можно разделить на два набора поведенческих проблем.
Эти категории:
- невнимательность
- гиперактивность и импульсивность
Большинство людей с СДВГ имеют проблемы, которые попадают в обе эти категории, но это не всегда так.
Например, у некоторых людей с этим заболеванием могут быть проблемы с невнимательностью, но не с гиперактивностью или импульсивностью. Эта форма СДВГ также известна как синдром дефицита внимания (СДВ), и иногда она может оставаться незамеченной, поскольку симптомы могут быть менее очевидными.
Симптомы у детей и подростков
Симптомы СДВГ у детей и подростков четко выражены и обычно заметны в возрасте до шести лет. Они возникают более чем в одной ситуации, например, дома и в школе.
Основные признаки каждой поведенческой проблемы подробно описаны ниже.
Невнимательность
Основными признаками невнимательности являются:
- Имеет небольшую концентрацию внимания и легко отвлекается
- допускают неосторожные ошибки — например, в учебе
- кажется забывчивым или теряющим
- неспособность выполнять утомительные или трудоемкие задачи
- не может слушать или выполнять инструкции
- постоянно меняющаяся деятельность или задача
- трудности с организацией задач
Гиперактивность и импульсивность
Основные признаки гиперактивности и импульсивности:
- неспособность сидеть на месте, особенно в спокойной или тихой обстановке
- постоянно ерзает
- неспособность сосредоточиться на задачах
- чрезмерное физическое движение
- чрезмерные разговоры
- не могут дождаться своей очереди
- действует не задумываясь
- прерывание разговора
- слабое или полное отсутствие чувства опасности
Эти симптомы могут вызвать серьезные проблемы в жизни ребенка, такие как плохая успеваемость в школе, плохое социальное взаимодействие с другими детьми и взрослыми, а также проблемы с дисциплиной.
Родственные состояния у детей и подростков
Хотя это не всегда так, у некоторых детей могут быть также признаки других проблем или состояний, помимо СДВГ, например:
- тревожное расстройство — которое заставляет вашего ребенка постоянно беспокоиться и нервничать; он также может вызывать физические симптомы, такие как учащенное сердцебиение, потоотделение и головокружение
- оппозиционно-вызывающее расстройство (ODD) — это определяется негативным и деструктивным поведением, особенно по отношению к авторитетным фигурам, таким как родители и учителя
- Расстройство поведения — это часто связано с тенденцией к крайне антиобщественному поведению, например кражам, дракам, вандализму и причинению вреда людям или животным
- депрессия
- Проблемы со сном — трудности с засыпанием по ночам и нерегулярный режим сна
- Расстройство аутистического спектра (РАС) — это влияет на социальное взаимодействие, общение, интересы и поведение
- эпилепсия — заболевание, поражающее мозг и вызывающее повторяющиеся припадки или припадки
- Синдром Туретта — состояние нервной системы, характеризующееся сочетанием непроизвольных шумов и движений, называемых тиками
- трудности в обучении — например, дислексия
Симптомы у взрослых
У взрослых симптомы СДВГ определить труднее.Во многом это связано с отсутствием исследований взрослых с СДВГ.
СДВГ — нарушение развития; Считается, что он не может развиться у взрослых, если впервые не появится в детстве. Однако известно, что симптомы СДВГ часто сохраняются с детства до подросткового возраста, а затем и в зрелом возрасте. Любые дополнительные проблемы или состояния, с которыми сталкиваются дети с СДВГ, такие как депрессия или дислексия, также могут сохраняться во взрослой жизни.
К 25 годам примерно у 15% людей с диагнозом СДВГ в детском возрасте по-прежнему сохраняется полный спектр симптомов, а у 65% все еще есть некоторые симптомы, влияющие на их повседневную жизнь.
Симптомы у детей и подростков, которые перечислены выше, иногда также применяются к взрослым с возможным СДВГ. Однако некоторые специалисты говорят, что то, как невнимательность, гиперактивность и импульсивность влияют на взрослых, может сильно отличаться от того, как они влияют на детей.
Например, у взрослых гиперактивность имеет тенденцию к снижению, а невнимательность — к ухудшению по мере того, как возрастает давление взрослой жизни. Кроме того, симптомы СДВГ у взрослых гораздо более тонкие, чем у детей.
Таким образом, некоторые специалисты предложили следующий список симптомов, связанных с СДВГ у взрослых:
- Невнимательность и невнимание к деталям
- постоянно запускает новые задачи перед завершением старых
- слабые организаторские способности
- Неспособность сфокусироваться или расставить приоритеты
- Постоянно теряет или кладет вещи
- забывчивость
- беспокойство и раздражительность
- сложности с разговором вне очереди
- выпаливает ответы и часто перебивает других
- перепады настроения, раздражительность и вспыльчивость
- Неспособность справиться со стрессом
- крайнее нетерпение
- рискует в деятельности, часто практически не заботясь о личной безопасности или безопасности других — например, опасное вождение
Дополнительные проблемы у взрослых с СДВГ
Как и СДВГ у детей и подростков, СДВГ у взрослых может возникать наряду с рядом связанных проблем или состояний.
Одно из самых распространенных состояний — депрессия. Другие состояния, которые могут быть у взрослых наряду с СДВГ, включают:
- расстройства личности — состояния, при которых человек значительно отличается от обычного человека с точки зрения того, как он думает, воспринимает, чувствует или относится к другим
- биполярное расстройство — состояние, которое влияет на ваше настроение, которое может колебаться от одной крайности к другой
- обсессивно-компульсивное расстройство (ОКР) — состояние, вызывающее навязчивые мысли и компульсивное поведение
Поведенческие проблемы, связанные с СДВГ, также могут вызывать такие проблемы, как трудности в отношениях, социальное взаимодействие, наркотики и преступность.Некоторым взрослым с СДВГ трудно найти работу и остаться на ней.
Получение помощи
Многие дети проходят фазы беспокойства или невнимательности. Часто это совершенно нормально и не обязательно означает, что у них СДВГ.
Однако вам следует подумать о том, чтобы сообщить о своих опасениях учителю вашего ребенка, координатору по особым образовательным потребностям их школы (SENCO) или своему терапевту, если вы считаете, что поведение вашего ребенка может отличаться от поведения большинства детей его возраста.
Также неплохо поговорить со своим терапевтом о возможности пройти обследование, если вы взрослый и думаете, что у вас может быть СДВГ.
Узнайте больше о диагностике СДВГ.
Причины СДВГ
Точная причина синдрома дефицита внимания и гиперактивности (СДВГ) до конца не изучена, хотя считается, что за это отвечает комбинация факторов.
Генетика
СДВГ, как правило, передается в семье, и в большинстве случаев считается, что гены, унаследованные от родителей, являются важным фактором в развитии этого состояния.
Исследования показывают, что и родители, и братья и сестры ребенка с СДВГ в четыре-пять раз чаще страдают СДВГ.
Однако способ наследования СДВГ, вероятно, будет сложным и не считается связанным с каким-то одним генетическим дефектом.
Функции и структура мозга
Исследование выявило ряд возможных отличий в мозге людей с СДВГ от тех, у кого нет этого состояния, хотя точное значение этих различий неясно.
Например, исследования, включающие сканирование изображений мозга, показали, что некоторые области мозга могут быть меньше у людей с СДВГ, тогда как другие области могут быть больше.
Исследования также показали, что мозгу у детей с СДВГ для созревания может потребоваться в среднем на два-три года больше времени по сравнению с детьми, у которых нет этого состояния.
Другие исследования показали, что у людей с СДВГ может быть дисбаланс в уровне химических веществ в мозгу, называемых нейротрансмиттерами, или что эти химические вещества могут не работать должным образом.
Другие возможные причины
Также были предложены различные другие причины, играющие роль в развитии СДВГ, в том числе:
- родились недоношенными (до 37 недели беременности)
- с низкой массой тела при рождении
- Повреждение мозга в утробе матери или в первые годы жизни
- употребление алкоголя, курение или злоупотребление наркотиками во время беременности
- Воздействие высоких уровней токсичного свинца в молодом возрасте
Однако доказательства многих из этих факторов неубедительны, и необходимы дополнительные исследования, чтобы определить, действительно ли они способствуют развитию СДВГ.
Диагностика СДВГ
Если вы считаете, что у вас или вашего ребенка может быть синдром дефицита внимания и гиперактивности (СДВГ), вы можете обсудить это с вашим терапевтом.
Если вы беспокоитесь о своем ребенке, может быть полезно поговорить с его учителями до посещения терапевта, чтобы узнать, есть ли у них какие-либо опасения по поводу поведения вашего ребенка.
Ваш терапевт не может официально диагностировать СДВГ, но он может обсудить с вами ваши опасения и, при необходимости, направить вас на обследование к специалисту.
Когда вы обратитесь к своему терапевту, он может спросить вас:
- о ваших симптомах или симптомах вашего ребенка
- , когда появились эти симптомы
- там, где проявляются симптомы — например, дома или в школе
- влияют ли симптомы на повседневную жизнь вас или вашего ребенка — например, если они затрудняют общение
- , если в последнее время в вашей жизни или в жизни вашего ребенка произошли какие-либо значимые события, такие как смерть или развод в семье
- , если есть семейная история СДВГ
- о любых других проблемах или симптомах различных заболеваний, которые могут быть у вас или вашего ребенка
Следующие шаги
Если ваш терапевт считает, что у вашего ребенка может быть СДВГ, он может сначала предложить период «бдительного ожидания» продолжительностью около 10 недель — чтобы увидеть, улучшатся ли симптомы вашего ребенка, останутся прежними или ухудшатся.Они также могут предложить начать программу обучения или образования для родителей, чтобы научить вас, как помочь своему ребенку (дополнительную информацию см. В разделе «Лечение СДВГ»).
Если поведение вашего ребенка не улучшается и вы и ваш терапевт считаете, что это серьезно влияет на их повседневную жизнь, ваш терапевт должен направить вас и вашего ребенка к специалисту для формальной оценки (см. Ниже).
Для взрослых с возможным СДВГ ваш терапевт оценит ваши симптомы и может направить вас для обследования, если:
- Вам не диагностировали СДВГ в детстве, но ваши симптомы начались в детстве и продолжаются с тех пор
- Ваши симптомы не могут быть объяснены психическим заболеванием
- Ваши симптомы оказывают значительное влияние на вашу повседневную жизнь — например, если вы не успеваете на работе или находите интимные отношения сложными
Вас также могут направить к специалисту, если вы страдали СДВГ в детстве или молодом человеке, и теперь ваши симптомы вызывают умеренное или тяжелое функциональное нарушение.
Оценка
Существует ряд различных специалистов, к которым вы или ваш ребенок можете обратиться для формальной оценки, в том числе:
- детский или взрослый психиатр
- врач-педиатр (специалист по детскому здоровью)
- Специалист по проблемам обучаемости, социальный работник или эрготерапевт с опытом работы с СДВГ
Кого вас направят, будет зависеть от вашего возраста и того, что доступно в вашем районе.
Не существует простого теста, чтобы определить, есть ли у вас или вашего ребенка СДВГ, но ваш специалист может поставить точный диагноз после детальной оценки, которая может включать:
- медицинский осмотр, который может помочь исключить другие возможные причины симптомов
- серия интервью с вами или вашим ребенком
- интервью или отчеты других значимых людей, таких как партнеры, родители и учителя
Критерии постановки диагноза СДВГ у детей, подростков и взрослых изложены ниже.
Диагностика у детей и подростков
Диагностика СДВГ у детей зависит от набора строгих критериев. Чтобы поставить диагноз СДВГ, у вашего ребенка должно быть шесть или более симптомов невнимательности или шесть или более симптомов гиперактивности и импульсивности.
Узнайте больше о симптомах СДВГ.
Чтобы поставить диагноз СДВГ, вашему ребенку также необходимо иметь:
- симптомы постоянно проявляются не менее шести месяцев
- начал проявлять симптомы в возрасте до 12 лет
- проявлял симптомы как минимум в двух разных условиях — например, дома и в школе, чтобы исключить возможность того, что поведение является просто реакцией на определенных учителей или родительский контроль
- симптомов, которые значительно усложняют их жизнь в социальном, академическом или профессиональном плане
- симптомов, которые не являются частью расстройства развития или тяжелой фазы и не могут быть объяснены другим состоянием
Диагностика у взрослых
Диагностировать СДВГ у взрослых труднее, потому что существуют некоторые разногласия по поводу того, применим ли список симптомов, используемых для диагностики детей и подростков, к взрослым.
В некоторых случаях взрослому человеку может быть поставлен диагноз СДВГ, если у него пять или более симптомов невнимательности или пять или более симптомов гиперактивности и импульсивности, которые перечислены в диагностических критериях для детей с СДВГ.
В рамках вашей оценки специалист спросит о ваших настоящих симптомах, хотя в соответствии с текущими диагностическими рекомендациями диагноз СДВГ у взрослых не может быть подтвержден, если ваши симптомы не присутствовали с детства.
Если вам трудно вспомнить, были ли у вас проблемы в детстве или вам не был поставлен диагноз СДВГ, когда вы были моложе, ваш специалист может захотеть посмотреть ваши старые школьные записи или поговорить с вашими родителями, учителями или кем-либо еще, тебе хорошо в детстве.
Для того чтобы у взрослого был диагностирован СДВГ, его симптомы также должны оказывать умеренное влияние на различные области его жизни, например:
- отстает на работе или в учебе
- опасно вождение
- трудно заводить или держать друзей
- Трудности во взаимоотношениях с партнерами
Если ваши проблемы возникли недавно и не возникали регулярно в прошлом, считается, что вы страдаете СДВГ. Это потому, что в настоящее время не считается, что СДВГ может впервые развиться у взрослых.
Лечение СДВГ
Не существует лекарства от синдрома дефицита внимания и гиперактивности (СДВГ), но лечение может помочь облегчить симптомы и сделать это состояние гораздо менее серьезной проблемой в повседневной жизни.
СДВГ можно лечить с помощью лекарств или терапии, но сочетание того и другого часто является лучшим способом лечения.
Лечение обычно организует специалист, например педиатр или психиатр, хотя ваше состояние может контролироваться вашим терапевтом.
Лекарства
Для лечения СДВГ лицензированы четыре типа лекарств:
Эти лекарства не являются постоянным лекарством от СДВГ, но они могут помочь человеку с этим заболеванием лучше сконцентрироваться, стать менее импульсивным, почувствовать себя спокойнее, а также изучить и применить новые навыки.
Некоторые лекарства нужно принимать каждый день, но некоторые можно принимать только в школьные дни. Иногда рекомендуются перерывы в лечении, чтобы оценить, нужно ли еще принимать лекарства.
В Великобритании все эти лекарства лицензированы для применения у детей и подростков. Атомоксетин также разрешен к применению у взрослых, у которых в детстве были симптомы СДВГ.
Если вам не ставили диагноз СДВГ до взрослого возраста, ваш терапевт и специалист могут обсудить, какие лекарства и методы лечения подходят для вас.
Если вам или вашему ребенку прописали одно из этих лекарств, вам, вероятно, сначала дадут небольшие дозы, которые затем можно постепенно увеличивать.Вам или вашему ребенку необходимо будет регулярно посещать терапевта для проверки эффективности лечения и выявления каких-либо побочных эффектов или проблем.
Ваш специалист обсудит, как долго вам следует принимать лечение, но во многих случаях лечение продолжается до тех пор, пока оно помогает.
метилфенидат
Метилфенидат — наиболее часто используемое лекарство от СДВГ. Он принадлежит к группе лекарств, называемых стимуляторами, которые действуют за счет увеличения активности мозга, особенно в тех областях, которые играют роль в контроле внимания и поведения.
Метилфенидат может использоваться подростками и детьми с СДВГ старше шести лет. Хотя метилфенидат не лицензирован для использования у взрослых, его можно принимать под тщательным наблюдением вашего терапевта и специалиста.
Лекарство можно принимать либо в виде таблеток с немедленным высвобождением (небольшие дозы, принимаемые два-три раза в день), либо в виде таблеток с модифицированным высвобождением (принимаемых один раз в день утром, и они высвобождают дозу в течение дня).
Общие побочные эффекты метилфенидата включают:
- небольшое повышение артериального давления и пульса
- потеря аппетита, которая может привести к похуданию или плохому набору веса
- проблемы со сном
- головные боли
- боли в животе
- перепады настроения
Дексамфетамин
Дексамфетамин также является стимулирующим препаратом, который действует аналогично метилфенидату, стимулируя области мозга, которые играют роль в контроле внимания и поведения.
Дексамфетамин можно применять подросткам и детям с СДВГ старше трех лет. Хотя он не лицензирован для использования у взрослых, его можно принимать под тщательным наблюдением вашего терапевта и специалиста.
Дексамфетамин обычно принимают в таблетках один или два раза в день, хотя также доступен пероральный раствор.
Общие побочные эффекты дексамфетамина включают:
- снижение аппетита
- перепады настроения
- агитация и агрессия
- головокружение
- головные боли
- диарея
- тошнота и рвота
Lisdexamfetamine
Лисдексамфетамин аналогичен дексамфетамину и действует таким же образом.
Его можно использовать детям с СДВГ старше шести лет, если лечение метилфенидатом не помогло. Вы можете продолжать принимать его и в зрелом возрасте, если ваш врач считает, что лечение приносит вам пользу.
Лисдексамфетамин выпускается в форме капсул, которые вы или ваш ребенок обычно принимаете один раз в день.
Общие побочные эффекты лиздексамфетамина включают:
- снижение аппетита, что может привести к похуданию или плохому набору веса
- агрессия
- сонливость
- головокружение
- головные боли
- диарея
- тошнота и рвота
Атомоксетин
Атомоксетин работает иначе, чем другие лекарства от СДВГ.
Он известен как селективный ингибитор захвата норадреналина (СИОЗН), что означает, что он увеличивает количество химического вещества в мозге, называемого норадреналином. Это химическое вещество передает сообщения между клетками мозга, и увеличение его количества может помочь сосредоточиться и помочь контролировать импульсы.
Атомоксетин можно применять подросткам и детям старше шести лет. Он также лицензирован для использования у взрослых, которые продолжают лечение после приема лекарства в подростковом возрасте. Он не лицензирован для использования у взрослых, у которых впервые диагностирован СДВГ, но ваш терапевт и специалист могут прописать его под их наблюдением.
Атомоксетин выпускается в форме капсул, которые вы или ваш ребенок обычно принимаете один или два раза в день.
Общие побочные эффекты атомоксетина включают:
- небольшое повышение артериального давления и пульса
- тошнота и рвота
- боли в животе
- проблемы со сном
- головокружение
- головные боли
- Раздражительность
Атомоксетин также связан с некоторыми более серьезными побочными эффектами, на которые важно обращать внимание, включая суицидальные мысли и повреждение печени.
Если вы или ваш ребенок начинаете чувствовать депрессию или склонны к суициду при приеме этого лекарства, поговорите со своим врачом.
Терапия
Помимо приема лекарств, при лечении СДВГ у детей, подростков и взрослых могут быть полезны различные методы лечения. Терапия также эффективна при лечении дополнительных проблем, таких как расстройства поведения или тревожные расстройства, которые могут появиться при СДВГ.
Некоторые из методов лечения, которые можно использовать, описаны ниже.
Психологическое образование
Психологическое образование означает, что вам или вашему ребенку будет предложено обсудить СДВГ и его влияние на вас.Это может помочь детям, подросткам и взрослым понять, что им поставлен диагноз СДВГ, и поможет вам справиться с этим заболеванием и жить с ним.
Поведенческая терапия
Поведенческая терапия оказывает поддержку лицам, осуществляющим уход за детьми с СДВГ, и может вовлекать учителей, а также родителей. Поведенческая терапия обычно включает в себя управление поведением, при котором используется система поощрений, чтобы побудить вашего ребенка попытаться контролировать свой СДВГ.
Если у вашего ребенка СДВГ, вы можете определить типы поведения, которые вы хотите поощрять, например, сидение за столом, чтобы поесть.Затем вашему ребенку дается какая-то небольшая награда за хорошее поведение и лишение привилегии за плохое поведение. Для учителей управление поведением включает в себя обучение тому, как планировать и структурировать действия, а также хвалить и поощрять детей даже за очень небольшой прогресс.
Программы обучения и воспитания родителей
Если у вашего ребенка СДВГ, специально разработанные программы обучения и образования для родителей могут помочь вам научиться определенным способам общения с ребенком, а также игры и работы с ним, чтобы улучшить его внимание и поведение.Вам также могут предложить обучение родителей до того, как вашему ребенку будет официально поставлен диагноз СДВГ.
Эти программы обычно организованы в группы и могут длиться несколько недель. Их цель — научить родителей и опекунов управлению поведением (см. Выше), одновременно повышая вашу уверенность в своей способности помочь своему ребенку, а также улучшая ваши отношения.
Обучение социальным навыкам
Обучение социальным навыкам включает в себя участие вашего ребенка в ролевых играх и направлено на то, чтобы научить его, как вести себя в социальных ситуациях, узнавая, как его поведение влияет на других.
Когнитивно-поведенческая терапия (КПТ)
Когнитивно-поведенческая терапия (КПТ) — это разговорная терапия, которая может помочь вам справиться со своими проблемами, изменив образ вашего мышления и поведения. Терапевт КПТ попытается изменить отношение вашего ребенка к ситуации, что, в свою очередь, потенциально изменит его поведение.
КПТ можно проводить с терапевтом индивидуально или в группе.
Другие возможные методы лечения
Существуют и другие способы лечения СДВГ, которые некоторые люди с этим заболеванием считают полезными, например, отказ от определенных продуктов и прием добавок.Однако убедительных доказательств этой работы нет, и их нельзя предпринимать без консультации с врачом.
Диета
Людям с СДВГ следует придерживаться здоровой сбалансированной диеты. Не отказывайтесь от еды без консультации с врачом.
Некоторые люди могут заметить связь между типами еды и ухудшением симптомов СДВГ. Например, сахар, пищевые красители и добавки, а также кофеин часто обвиняют в усугублении гиперактивности, и некоторые люди считают, что у них непереносимость пшеницы или молочных продуктов, что может усугубить их симптомы.
В этом случае ведите дневник того, что вы едите и пьете, и какое поведение это вызывает. Обсудите это со своим терапевтом, который может направить вас к диетологу (специалисту в области здравоохранения, специализирующемуся на питании).
Не меняйте диету (или диету вашего ребенка) без консультации с врачом.
Дополнения
Некоторые исследования показали, что добавки жирных кислот омега-3 и омега-6 могут быть полезными для людей с СДВГ, хотя доказательства, подтверждающие это, очень ограничены.
Рекомендуется проконсультироваться со своим терапевтом перед использованием каких-либо добавок, потому что некоторые из них могут непредсказуемо отреагировать на лекарства или сделать их менее эффективными.
Вы также должны помнить, что некоторые добавки не следует принимать в течение длительного времени, так как они могут достичь опасного уровня в вашем организме.
Жизнь с СДВГ
Уход за ребенком с синдромом дефицита внимания и гиперактивности (СДВГ) может быть утомительным.
Импульсивное, бесстрашное и хаотичное поведение, типичное для СДВГ, может сделать нормальную повседневную деятельность утомительной и напряженной.
Как справиться
Хотя иногда это может быть трудно, важно помнить, что ребенок с СДВГ не может помочь своему поведению. Людям с СДВГ трудно подавлять импульсы, что означает, что они не останавливаются, чтобы обдумать ситуацию или последствия, прежде чем действовать.
Если вы ухаживаете за ребенком с СДВГ, вам могут быть полезны следующие советы.
Планируйте день
Планируйте день так, чтобы ваш ребенок знал, чего ожидать. Установленные распорядки могут повлиять на то, как ребенок с СДВГ справляется с повседневной жизнью.Например, если вашему ребенку нужно подготовиться к школе, разбейте его на структурированные шаги, чтобы они точно знали, что им нужно делать.
Установите четкие границы
Убедитесь, что все знают, какое поведение ожидается, и подкрепите позитивное поведение немедленной похвалой или вознаграждением. Будьте ясны, применяя принудительные последствия, если границы превышаются (например, отняли привилегию), и последовательно выполняйте их.
Будьте положительными
Дайте особую похвалу.Вместо того, чтобы сказать генералу: «Спасибо за это», можно сказать: «Вы очень хорошо вымыли посуду. Спасибо.» Это даст понять вашему ребенку, что вы довольны и почему.
Инструкции по подаче
Если вы просите ребенка что-то сделать, дайте краткие инструкции и будьте конкретны. Вместо того, чтобы спрашивать: «Можете ли вы привести в порядок свою спальню?» скажите: «Пожалуйста, положите игрушки в коробку, а книги снова положите на полку». Это проясняет, что вашему ребенку нужно делать, и создает возможности для похвалы, когда он делает это правильно.
Схема поощрения
Создайте свою собственную схему мотивации с помощью балльной или звездной таблицы, чтобы хорошее поведение могло заработать привилегию. Например, хорошее поведение в походе по магазинам принесет вашему ребенку время за компьютером или какой-нибудь игрой. Вовлеките в это своего ребенка и позвольте ему помочь решить, какие будут привилегии.
Эти графики нужно регулярно менять, иначе они приедаются. Цели должны быть:
- немедленно (например, ежедневно)
- средний (например, еженедельно)
- долгосрочные (например, трехмесячные)
Постарайтесь сосредоточиться только на одном или двух вариантах поведения одновременно.
Раннее вмешательство
Следите за предупреждающими знаками. Если ваш ребенок выглядит так, как будто он расстроен, чрезмерно возбужден и вот-вот потеряет самообладание, вмешайтесь. По возможности отвлеките ребенка, отвлекая его от ситуации, которая может его успокоить.
Социальные ситуации
Делайте социальные ситуации короткими и приятными. Пригласите друзей поиграть, но ограничьте время игры, чтобы ребенок не терял самообладание. Не стремитесь делать это, когда ваш ребенок чувствует себя усталым или голодным, например, после дня в школе.
Упражнение
Убедитесь, что ваш ребенок много двигается в течение дня. Прогулки, скакалки и занятия спортом могут помочь вашему ребенку утомиться и улучшить качество сна. Убедитесь, что перед сном они не делают ничего слишком напряженного или возбуждающего.
Прочтите нашу страницу о здоровье и фитнесе, которая содержит информацию о том, как стать активным и сколько активности следует выполнять вам и вашему ребенку.
Еда
Следите за тем, что ест ваш ребенок.Если ваш ребенок гиперактивен после употребления определенных продуктов, которые могут содержать добавки или кофеин, ведите их дневник и обсудите их со своим терапевтом.
Перед сном
Придерживайтесь распорядка. Убедитесь, что ваш ребенок ложится спать в одно и то же время каждую ночь и встает в одно и то же время утром. Избегайте чрезмерной стимуляции за несколько часов до сна, например, компьютерных игр или просмотра телевизора.
Ночное время
Проблемы со сном и СДВГ могут быть замкнутым кругом.СДВГ может привести к проблемам со сном, что, в свою очередь, может усугубить симптомы. Многие дети с СДВГ постоянно встают после того, как их уложили спать, и у них нарушен режим сна. Попытка сделать сон более удобным для ребенка может помочь вашему ребенку и сделать его менее полем битвы.
Узнайте больше о создании ритуала перед сном для лучшего сна.
Помощь в школе
Дети с СДВГ часто имеют проблемы с поведением в школе, и это состояние может негативно сказаться на успеваемости ребенка.
Поговорите с учителями вашего ребенка или координатором по особым образовательным потребностям их школы (SENCO) о любой дополнительной поддержке, которая может потребоваться вашему ребенку.
Взрослые с СДВГ
Если вы взрослый человек, страдающий СДВГ, вам может быть полезен следующий совет:
- составляйте списки, ведите дневники, наклеивайте напоминания и выделяйте время, чтобы спланировать то, что вам нужно делать, если вам трудно оставаться организованным
- выпустить пар, регулярно занимаясь спортом
- найдите способы помочь вам расслабиться, например послушайте музыку или изучите техники релаксации
- Если у вас есть работа, поговорите со своим работодателем о своем состоянии и обсудите все, что он может сделать, чтобы помочь вам работать лучше
- поговорите со своим врачом о вашей пригодности к вождению, так как вам нужно будет сообщить в Агентство по лицензированию водителей и транспортных средств (DVLA), если ваш СДВГ влияет на ваше вождение
- Свяжитесь с местной или национальной группой поддержки или присоединитесь к ней — эти организации могут помочь вам связаться с другими людьми, находящимися в аналогичной ситуации, и они могут стать хорошим источником поддержки, информации и совета
Для получения дополнительных советов вы можете прочитать о жизни с СДВГ на веб-сайте AADD-UK.AADD-UK — это благотворительная организация, специально предназначенная для взрослых с СДВГ.
AADD-UK также имеет список групп поддержки взрослых по всей Великобритании.
Лекарств для детей с гиперкинетизмом | SpringerLink
Ayllon, T .; Layman, D. и Kandel, M.J .: поведенческая образовательная альтернатива контролю над наркотиками у гиперактивных детей. Журнал прикладного анализа поведения 8: 137–146 (1975).
Артикул
CAS
Google ученый
Коричневый, Д.; Винсберг, Б .; Биалер, И. и Пресс, Н .: Терапия имипрамином и судороги: трое детей лечились от гиперактивных поведенческих расстройств. Американский журнал психиатрии 130: 210–212 (1973).
PubMed
CAS
Google ученый
Cantwell, D .: Психиатрические заболевания в семьях гиперактивных детей. Архив общей психиатрии 27: 414–417 (1972).
PubMed
Статья
CAS
Google ученый
Коннерс, К.: Фармакотерапия; in Quay and Werry (Eds.) Психопатологические расстройства в детстве, стр. 316–347 (Wiley, New York 1972).
Google ученый
Коннерс, К .: Влияние пемолина и декстроамфетамина на вызванные потенциалы в двух условиях внимания; in Conners (Ed.) Clinical Use of Stimulant Drugs in Children, p.165–176 (Excerpta Medica, Amsterdam 1974).
Google ученый
Коннерс, К.: Плацебо-перекрестное исследование лечения детей с гиперкинетизмом кофеином. Международный журнал психического здоровья 4: 132–143 (1975).
Google ученый
Конференция по использованию стимулирующих препаратов в лечении маленьких детей с нарушениями поведения: Бюллетень психофармакологии 7: 23–26 (1971).
Google ученый
Совет по детскому здоровью Американской педиатрической академии: Лекарства для детей с гиперкинетизмом.Педиатрия 55: 560–561 (1975).
Google ученый
De la Cruz, F .; Фокс Б. и Робертс Р. (ред.): Минимальная дисфункция мозга. Анналы Нью-Йоркской академии наук 205: 1–396 (1973).
Дуглас, Н .: Достаточно ли наркотиков? — лечить или дрессировать гиперактивного ребенка? Международный журнал психического здоровья 4: 199–212 (1975).
Google ученый
Айзенберг, Л.: Симпозиум: Модификация поведения лекарствами: III. Клиническое применение стимулирующих препаратов у детей. Педиатрия 49: 709–715 (1972).
PubMed
CAS
Google ученый
Гиттельман-Кляйн, Р. и Кляйн, Д .: Эффекты метилфенидата при нарушениях обучаемости: I. Психометрические изменения. Архивы общей психиатрии (в печати, 1975).
Gittelman-Klein, R .; Klein, D .; Katz, S .; Сараф, К. и Поллак, Э .: Сравнительные эффекты метилфенидата и тиоридазина у детей с гиперкинетизмом: I.Клинические результаты (Представлено для публикации, 1975 г.).
Goodwin, D .; Schulsinger, F .; Hermansen, L .; Гузе, С. и Винокур, Г .: Алкоголизм и синдром гиперактивного ребенка. Журнал нервных и психических заболеваний 60: 349–353 (1975).
Google ученый
Greenberg, L .; Yellin, A .; Спринг, С. и Меткалф, М .: Клинические эффекты имипрамина и метилфенидата у гиперактивных детей. Международный журнал психического здоровья 4: 144–156 (1975).
Google ученый
Greenhill, L .; Rieder, R .; Wender, P .; Бухбаум, М. и Кан, Т .: Карбонат лития в лечении гиперактивных детей. Архив общей психиатрии 38: 636–640 (1973).
Артикул
Google ученый
Гринблатт, Д. и Шейдер, Р .: в «Бензодиазепины в клинической практике» (Raven Press, New York 1974).
Google ученый
Хейс, Т.; Панич, М. и Баркер, Э .: Дозировка имипрамина у детей: комментарий на «имипрамин и электрокардиографические аномалии у гиперактивных детей». Американский журнал психиатрии 132: 546–547 (1975).
PubMed
CAS
Google ученый
,
,
, Иллич, И.: в Медицинской Немезиды (Колдер и Бояры, Лондон, 1975).
Google ученый
Jacob, R .; О’Лири К. и Прайс Г.: Поведенческое лечение гиперактивных детей: альтернатива лекарствам (Представлено для публикации, 1974).
Кляйн, Д. и Гиттлман-Кляйн, Р.: Проблемы диагностики минимальной дисфункции и гиперкинетического синдрома. Международный журнал психического здоровья 4: 45–60 (1975a).
Google ученый
Кляйн, Д. и Гиттельман-Кляйн, Р .: Предлагаемые изменения в DSM 3 и ICD 9 (личное сообщение, 1975b).
Krager, A. и Safer, D.: Тип и распространенность лекарств, используемых при лечении гиперактивных детей. Медицинский журнал Новой Англии 291: 1118–1120 (1974).
PubMed
Статья
CAS
Google ученый
Лауфер, М. и Денхофф, Э .: Синдром гиперкинетического поведения у детей. Журнал педиатрии 50: 463–474 (1957).
PubMed
Статья
CAS
Google ученый
Липман Р.: NIMH — PRB поддержка исследований минимальной мозговой дисфункции у детей; in Conners (Ed.) Clinical Use of Stimulant Drugs in Children, p.202–213 (Excerpta Medica, Amsterdam 1974).
Google ученый
Лукер, А. и Коннерс, К.К .: Дифенилгидантоин у детей с тяжелыми приступами гнева. Архивы общей психиатрии 23: 80–89 (1970).
PubMed
Статья
CAS
Google ученый
Мартин, Г.и Зауг, П .: Электрокардиографический мониторинг детей, страдающих энурезом, получающих терапевтические дозы имипрамина. Американский журнал психиатрии 132: 540–542 (1975).
PubMed
CAS
Google ученый
Милличэп, Г. и Джонсон, Ф .: Метилфенидат в гиперкинетическом поведении: зависимость реакции от степени активности и повреждения мозга; in Conners (Ed.) Clinical Use of Stimulant Drugs in Children, p. 130–139 (Excerpta Medica, Амстердам, 1974).
Google ученый
Монтегю, Дж. И Сворбрик, Л .: Эффективные амфетамины у детей с гиперкинетизмом: стимулятор или седативное средство? Пилотное исследование. Медицина развития и детская неврология 17: 293–298 (1975).
PubMed
Статья
CAS
Google ученый
Моррисон, Дж. И Стюарт, М .: Семейное исследование синдрома гиперактивного ребенка. Биологическая психиатрия 3: 189–195 (1971).
PubMed
CAS
Google ученый
Оунстед, К .: «Высокая активность при гиперактивности». Медицина развития и детская неврология 16: 685 (1974).
PubMed
CAS
Google ученый
Page, J .; Bernstein, J .; Janicki, R. и Michellei, F .: Многоклиническое исследование пемолина при гиперкинезе у детей; in Conners (Ed.) Clinical Use of Stimulant Drugs in Children (Excerpta Medica, Amsterdam 1974).
Google ученый
Patterson, G .; Jones, R .; Уиттиер, Дж. И Райт, М .: Техника модификации поведения гиперактивного ребенка. Поведенческие исследования и терапия 2: 217–226 (1965).
Артикул
Google ученый
Петти Т. и Кэмпбелл М .: Имипрамин и судороги. Американский журнал психиатрии 132: 538–540 (1975).
PubMed
CAS
Google ученый
Рапопорт, Дж.и Куинн, П.: Незначительные физические аномалии (стигматы) и отклонения в раннем развитии: основная биологическая подгруппа «гиперактивных детей». Международный журнал психического здоровья 4: 29–44 (1975).
Google ученый
Rapoport, J .; Quinn, P .; Bradbard, G .; Риддл, К. и Брукс, Э .: Лечение гиперактивных мальчиков имипрамином и метилфенидатом. Двойное слепое сравнение. Архив общей психиатрии 30: 789–793 (1974).
PubMed
Статья
CAS
Google ученый
Safer, D.и Аллен, Р.: Побочные эффекты от длительного приема стимуляторов у детей. Международный журнал психического здоровья 4: 105–118 (1975).
Google ученый
Сараф, К .; Klein, D .; Гиттельман-Кляйн, Р. и Гросс, С .: Имипрамин и побочные эффекты у детей. Психофармакология 37: 265–274 (1974).
Артикул
CAS
Google ученый
Саттерфилд, Дж. И Кэнтуэлл, Д.: Психофармакология в профилактике антисоциального и делинквентного поведения. Международный журнал психического здоровья 4: 227–237 (1975).
Google ученый
Силбергельд, Э. и Голдберг, А .: Фармакологическое и неврологическое исследование гиперактивности, вызванной свинцом. Нейрофармакология 14: 431–444 (1975).
PubMed
Статья
CAS
Google ученый
Слеятор, Э.; фон Нейман, А. и Спраг, Р.: Гиперактивные дети: непрерывное долгосрочное наблюдение, контролируемое плацебо. Журнал Американской медицинской ассоциации 229: 316–317 (1974).
PubMed
Статья
CAS
Google ученый
Sprague, R .; Барнс, К. и Уэрри, Дж.: Метилфенидат и тиоридазин: обучение, время реакции, активность и поведение в классе у детей с нарушениями. Американский журнал ортопсихиатрии 40: 615–628 (1970).
PubMed
Статья
CAS
Google ученый
Sprague, R. и Sleator, E .: Влияние психофармакологических агентов на нарушения обучения. Педиатрические клиники Северной Америки 20: 719–735 (1973).
PubMed
CAS
Google ученый
Sprague, R. и Sleator, E .: Какова правильная доза стимулирующих препаратов для детей. Международный журнал психического здоровья 4: 75–104 (1975).
Google ученый
Sprague, R. и Werry, J .: Психотропные препараты для детей-инвалидов; в Mann and Sabatino (Eds.) Second Review of Special Education, p. 1–50 (JSE Press, Филадельфия, 1974).
Google ученый
Сроуф, Л. и Стюарт, М .: Лечение проблемных детей с помощью стимулирующих препаратов. Медицинский журнал Новой Англии 289: 407–412 (1973).
PubMed
Статья
CAS
Google ученый
Waizer, J.; Hoffman, S .; Полизос, П. и Энгельгардт, Д .: Амбулаторное лечение гиперактивных школьников имипрамином. Американский журнал психиатрии 131: 587–591 (1974).
PubMed
CAS
Google ученый
Вайс, Б. и Латиес, В .: Повышение работоспособности человека с помощью кофеина и амфетаминов. Фармакологические обзоры 14: 1–36 (1962).
PubMed
CAS
Google ученый
Вайс, Г.: Естественная история гиперактивности в детстве и лечение стимуляторами в разном возрасте: Резюме результатов исследования. Международный журнал психического здоровья 4: 213–226 (1975).
Google ученый
Weiss, G .; Минде, К .; Дуглас, Б.; Уэрри, Дж. И Сайкс, Д.: Сравнение влияния хлорпромазина, декстроамфетамина и метилфенидата на поведение и интеллектуальное функционирование гиперактивных детей.Журнал Канадской медицинской ассоциации 104: 20–25 (1971).
PubMed
CAS
Google ученый
Вендер, П .: Минимальная дисфункция мозга у детей (Вили, Нью-Йорк, 1971).
Google ученый
Вендер, П .: Размышления о возможной биохимической основе минимальной мозговой дисфункции. Международный журнал психического здоровья 4: 11–28 (1975).
Google ученый
Уэрри, Дж.С .: Гиперактивность развития. Педиатрические клиники Северной Америки 50: 581–599 (1968).
Google ученый
Уэрри, Дж .: Минимальная дисфункция головного мозга (неврологические нарушения) у детей. Медицинский журнал Новой Зеландии 80: 94–100 (1974).
PubMed
CAS
Google ученый
Уэрри Дж. И Аман М .: Метилфенидат и галоперидол у детей. Воздействует на внимание, память и активность.Архивы общей психиатрии 32: 790–795 (1975).
PubMed
Статья
CAS
Google ученый
Werry, J .; Аман, М. и Лэмпен, Э .: Галоперидол и метилфенидат у гиперактивных детей. Acta Paedopsychiatrica (в печати, 1975a).
Werry, J .; Dowrick, P .; Лампен, Э. и Вамос, М .: Имипрамин при энурезе — психологические и физиологические эффекты. Журнал детской психологии и психиатрии 16: 289–300 (1975b).
PubMed
Статья
CAS
Google ученый
Werry, J .; Минде, К .; Гусман, А .; Weiss, G .; Доган, К. и Хой, Э .: Исследования гиперактивного ребенка. VII: Неврологический статус по сравнению с невротическими и нормальными детьми. Американский журнал ортопсихиатрии 42: 441–451 (1972).
PubMed
Статья
CAS
Google ученый
Уэрри Дж. И Спраг Р.: Гиперактивность; в Костелло (ред.) «Симптомы психопатологии», с. 397–417 (Wiley, New York 1970).
Google ученый
Уэрри, Дж. И Спраг, Р .: Метилфенидат у детей — эффект дозировки. Журнал психиатрии Австралии и Новой Зеландии 8: 9–19 (1974).
Артикул
CAS
Google ученый
Werry, J .; Спраг, Р. и Коэн, М.: Шкала оценки учителей Коннерса для использования в исследованиях наркотиков с детьми.Журнал аномальной детской психологии (в печати, 1975c).
Werry, J .; Weiss, G .; Дуглас, В. и Мартин, Дж .: Исследования гиперактивного ребенка. III. Влияние хлорпромазина на поведение и обучение. Журнал Американской академии детской психиатрии 5: 292–312 (1966).
PubMed
Статья
CAS
Google ученый
Уайтхед П. и Кларк Л .: Влияние карбоната лития, плацебо и тиоридазина на гиперактивных детей.Американский журнал психиатрии 127: 124–125 (1970).
Google ученый
Winsberg, B .; Bialer, I .; Купец, С. и Тобиас, Дж .: Влияние имипрамина и декстроамфетамина на поведение детей с психоневрологическими нарушениями. Американский журнал психиатрии 128: 1425–1431 (1972).
PubMed
CAS
Google ученый
Winsberg, B .; Goldstein, S .; Йепес, Л.и Перель, Дж .: Имипрамин и электрокардиографические аномалии у гиперактивных детей. Американский журнал психиатрии 132: 542–545 (1975).
PubMed
CAS
Google ученый
Winsberg, B .; Press, M .; Биалер, И. и Купец, С .: Декстроамфетамин и метилфенидат в лечении гиперактивных / агрессивных детей. Педиатрия, 53: 236–241 (1974).
PubMed
CAS
Google ученый
Метилфенидат улучшает двигательные функции у детей с диагнозом гиперкинетическое расстройство | Поведенческие и мозговые функции
Участники
Всего 25 амбулаторных пациентов в возрасте 8–12 лет (средний возраст 10.2, SD 1.3), которым недавно поставили диагноз в отделении детской психиатрии областной больницы. Диагноз СДВГ был установлен в соответствии с критериями гиперкинетического расстройства (ГКБ) F90.0 МКБ-10 [11]. Все они были кандидатами на оценку метилфенидата в больнице и не имели опыта приема стимуляторов. Диагноз был установлен как часть обычных процедур оценки, основанных на клинических интервью и консультациях врача или клинического психолога, которые использовали информацию из доступных источников.Сюда входили отчеты родителей или опекунов, школьные отчеты за последние 12 месяцев, отчеты других медицинских работников и наблюдения за поведением в течение периода оценки. Родители и учителя детей заполнили стандартизированные анкеты (норвежская версия рейтинговой шкалы Баркли DSM-IV для СДВГ) [28]. WISC-R применялся во всех случаях. Средний IQ составил 97,6 (стандартное отклонение 15,9). Дети были исключены, если они соответствовали критериям МКБ-10 для гиперкинетического расстройства, связанного с расстройством поведения (F 90.1), депрессивное или тревожное расстройство, синдром Аспергера или Туретта или известная эпилепсия. Позже, независимо от настоящего исследования, 23 детей были оценены на предмет влияния MPH на основные симптомы СДВГ дома и в школе. Остальные 2 ребенка по выбору родителей были исключены из дальнейшего обследования MPH в больнице. 21 из 23 испытуемых положительно отреагировали на MPH.
Оценка моторики
MFNU, использованный в этом исследовании, подробно описан в руководстве пользователя и прилагаемом DVD с видео оценками MFNU у детей без СДВГ и детей с СДВГ, протестированных без и с лечением MPH [5].MFNU разрабатывался в течение 10 лет в 1990-х годах в тесном сотрудничестве с хорошо образованным и специализированным персоналом, обученным в области СДВГ, проблем обучения и поведения. Некоторые из субтестов были разработаны в рамках MFNU, а некоторые представляют собой модифицированные версии субтестов из датского Funksjonsnevrologisk Undersøgelse (FNU) [29]. Субтесты были выбраны в первую очередь и предназначены для выявления проблем с двигательным торможением и повышенным мышечным тонусом, а не двигательных проблем в целом.Используется качественно основанная система подсчета очков. Тест выполняется очень «динамично» и интерактивно, без ограничений по времени и количеству попыток, чтобы сосредоточить внимание ребенка [2, 5].
Большинство подтестов MFNU — это тесты производительности, в которых ребенку дается инструкция выполнить определенную задачу (подтесты 01–12). Субтесты 13–16 — это пассивные задания, в которых тестировщик оценивает мышечное сопротивление при оценке бедер и ступней. Пункт 17 «Синкинезия» — это оценка наличия синкинетических движений во время обследования.Субтест 18 «Пальпация» был исключен из исследования, так как не может быть оценен на основе видеозаписей. В таблице 1 представлено краткое описание использованных субтестов.
Таблица 1 Подтесты MFNU, использованные в исследовании
MFNU оценивается на листе, применяя ранжированный формат с 3 категориями (0–1–2). Субтесты оцениваются в соответствии с критериями, представленными в таблице 2. Более подробные критерии для каждого субтеста приведены в руководстве MFNU и визуализированы на прилагаемом DVD [5].Анализ надежности между тестировщиками показал от высокого до очень высокого согласия экспертов по всем подтестам (Каппа Коэна в диапазоне от 0,67 до 1,00) [2].
Таблица 2 Критерии оценки для 17 подтестов MFNU
Система оценки, основанная на наблюдаемых изменениях в производительности, используется при сравнении результатов тестирования и повторного тестирования. Применяется диапазон оценок изменений от -3 до +3, где оценка «0» означает отсутствие изменений. Оценка «+1» или «-1» означает, что наблюдаемое изменение производительности зарегистрировано, но не соответствует требованиям для получения балла по категории.Эта система оценки позволяет более тонко оценивать изменения в производительности, чем если бы для этой цели использовалась система из трех категорий. Внутриклассовая корреляция между двумя обученными оценщиками варьировалась от 0,79 до 0,99 (статья Stray et al. Готовится). См. Таблицу 3 для подробного описания системы подсчета очков. См. Также руководство MFNU для конкретных критериев оценки и прилагаемый DVD для видео-иллюстраций сравнения двух дисплеев, участвующих в процедуре оценки теста-повторного тестирования.
Таблица 3 Показатели изменений, использованные в MFNU в процедурах повторного тестирования
Дизайн
Был применен двойной слепой, плацебо-контролируемый, перекрестный дизайн с использованием исследуемых капсул с однократной дозой 10 мг метилфенидата с немедленным высвобождением (MPH) или плацебо (одобрено Норвежским управлением по контролю за лекарственными средствами).Дети были случайным образом разделены на две группы с помощью простой процедуры рандомизации, в результате чего 15 субъектов были отнесены к группе A (получавшей плацебо на 1-й день и метилфенидат (MPH) на 2-й день) и 10 испытуемых в группу B (получавшую MPH на 1-й день и плацебо на 2-й день). Исследователи, участники и оценщик видеороликов не знали о назначении групп. «Ключ» к назначению лечения был недоступен на протяжении всего периода исследования. Один пациент, принадлежащий к группе B, выбыл после первого дня, уменьшив количество участников до 9.
Процедуры
Детей тестировали индивидуально с MFNU два раза в день в два разных дня с интервалом от 2 до 24 дней (в среднем 5 дней). Капсулы для исследования вводили в соответствии со схемой, приведенной в таблице 4. 10 мг MPH или плацебо вводили каждый день сразу после исходного исследования (испытание 1 и 3 соответственно) (результаты двух испытаний без лекарств были представлены в предыдущее исследование, в котором группу СДВГ сравнивали с контрольной группой [1]).Повторный тест проводился через 90 минут после введения MPH / плацебо в оба дня.
Таблица 4 Перекрестный план эксперимента
Детей оценивали индивидуально в больнице в присутствии их родителей. Все сеансы записывались на видео. Перед тестовыми сессиями все испытуемые прошли консультацию с врачом (четвертый автор) и предварительную оценку MFNU с физиотерапевтом (первый автор). Предварительное испытание проводилось во избежание возможных отрицательных результатов теста из-за отвлечения внимания или эмоциональной реакции на незнакомую ситуацию.
Оценка каждого ребенка проводилась обученным физиотерапевтом позже на основе видеозаписей каждого сеанса. Оценщик не имел никаких предварительных знаний ни с одним из детей. Сеансы отображались в слепом порядке на двух параллельных экранах, показывающих исходное испытание (Испытание 1 или 3) на левом экране и сравниваемое MPH / плацебо (Испытание 2 или 4) на правом. Во время оценки звук был отключен, чтобы устные комментарии участников не повлияли на оценщика.
Оценочный лист состоял из одной строки и трех оценочных столбцов для каждого субтеста, представляющих оценочные категории 0, 1 и 2. Базовые оценки оценивались и отмечались первыми с помощью карандаша определенного цвета. Результаты сравнительных испытаний были впоследствии отмечены в одном и том же наборе столбцов разными цветами для каждого испытания.
Каждому субтесту была присвоена категория от 0 до 2 баллов в каждом испытании. Кроме того, для каждого последующего испытания была установлена отдельная оценка Изменений в соответствии с правилами, описанными в Таблице 3.«Общий балл», который представляет собой сумму баллов по категориям 17 субтестов по каждому предмету, вычислялся для каждого из четырех испытаний. Общий балл варьируется от 0 до 34. В предыдущем исследовании была обнаружена очень высокая внутренняя согласованность в рамках общего набора субтестов (альфа Кронбаха = 0,98) [1]. Предполагается, что эта переменная является непрерывной и использовалась для иллюстрации серьезности моторных проблем.
Анализ данных
Статистический анализ проводился с использованием SPSS версии 15.0. Распределение баллов по категориям (0–1–2) и баллов изменений для каждого субтеста, а также общего балла было получено на основе зарегистрированных исходных данных, данных плацебо и данных MPH. Эффекты MPH были проанализированы с использованием знакового рангового теста Вилкоксона для связанных выборок, чтобы сравнить результаты во время исходных испытаний, испытаний плацебо и MPH по каждому из 17 подтестов и по общему баллу. Для сравнения двух групп использовались U-тесты Манна-Уитни. Были применены непараметрические тесты, потому что данные не были нормально распределены, а также потому, что уровень измерения был порядковым для подтестов.Анализ Коэна d использовали для расчета величины эффекта общей оценки.
Одобрения
Исследование было одобрено Норвежской инспекцией данных, Региональным комитетом по этике медицинских исследований, Норвежским агентством по лекарственным средствам, исследовательским комитетом и директором по медицине Департамента психического здоровья детей и подростков больницы Сорландет, Кристиансанн, Норвегия,
(PDF) Гиперкинетическое расстройство или синдром дефицита внимания
16
Перспективы исхода
Даже с учетом скудности методических исследований звука
, представляется обоснованным заявить, что подгруппа детей
с истинным дефицит внимания,
крайняя гиперактивность, раннее начало и тяжелое течение
проблемы с протоком, имеют плохой психосоциальный прогноз
очевидны к моменту достижения юношеского возраста
(Hellgren et al! 1994).Многие такие дети продолжают
, чтобы показать стойкую гиперактивность и трудности с вниманием
в подростковом и взрослом возрасте. Эта подгруппа
также подвержена риску развития антиобщественных проблем
, употребления запрещенных наркотиков, дорожно-транспортных происшествий из-за безрассудного поведения
, и многие сталкиваются с серьезными академическими неудачами
. Однако незначительное большинство, похоже, перерастает свои проблемы и преуспевает во взрослом возрасте.
Влияние лечения на отдаленный исход
плохо изучены как проспективные, хорошо констатированные
троллинговые исследования в значительной степени отсутствуют.Дальнейшие результаты исследований
также должны учитывать нехватку
«чистых» случаев, признавать совпадение с расстройством поведения
и принимать во внимание возможные долгосрочные эффекты
нарушений развития нервной системы.
Ссылки
Aituic @ PSYQIIATRIc A & @ oaAnoN, (1994) Dlagno @ rtk и
Statir: lcal Руководство по психическим датчикам (4-й cdxi) (DSM-IV).
Вашингтон, округ Колумбия: APA.
BAaxLe @, R. A. (1994) Нарушение замедленного реагирования: унифицированная теория синдрома дефицита внимания и гиперактивности
.In DIs
nq @ th @ Behavior Disorders hi Childhoo & & говорит Honourhvg
Herbert C. Quay (ed. D. K. Routh), стр. 11-58. Нью-Йорк:
Plenum PresL
BAThS, J. Э., БЕЙЛС, К., Бе @ м, Д. С., а а! (1991) Истоки
проблем поведения в восьмилетнем возрасте. В «Развитие
и 7 @ eatnsentof Childhood Aggression» (ред. Д. Дж.
Пеплер и К. Х. Рубин), стр. 93–120. Хилладейл, Нью-Джерси: Lawrence
& 1bau @
B & own, R.Т., МАДАН-СВЕЙН, А. И БАЛДУИН, К. (1991) Пол
различий в выборке внимания, направленной в клинику. Deflcit.
детей с расстройствами здоровья. Детская психиатрия и человек
Devel @ pment, 11, 111–126.
Burrm @ i, JK, V @ ItnEa G @ o, R. 3., Sw @ sB. @ Ar @ vaw, H., a
al (1995) Прогнозирование клинического ответа на метифенидат у
детей с Синдром дефицита внимания и гиперактивности. Журнал
Американской академии детской и подростковой психиатрии, 34,
1025–1032.
CAsmu @ 1os, F. X. & RAPOPORT, J. L (1992) Этиология
синдрома дефицита внимания с гиперактивностью. Ребенок и подросток
Psychiatric Clh, Ics of North Amerlcn, 1,373–384.
Дуглас, В. Л и Пэрри, П. A. (1994) Влияние вознаграждения и вознаграждения, отличного от
, на разочарование и внимание при синдроме дефицита внимания.
Журнал аномальной детской психологии, 22, 281-302.
EisA, 3., GULO1TA, C., Rosa, S. R. и др.! (1994) Функция щитовидной железы
и синдром дефицита внимания с гиперактивностью.Журнал
Американской академии детской и подростковой психиатрии,
33,169-172.
ГУДМАН, Р. и СТВЕНСОН, Дж. (1989) Двойное исследование гиперактивности
— эт. 1 @ актиологические роли драгоценных камней, семья
отношения и постоянные невзгоды. Журнал детского психо!
Ogy and PsychIatry, 30, 691-709.
HADDAD, P. M. & GARRALDA, M. E. (1992) Hyperkunctic
синдром и разрушительные ранние опыты. Британский журнал
PsychIatry, 161, 700-703.
Hauoaau, L, Gxu.aaao, L C., B @@ somexoue, A., A a! (1994)
Дети с дефицитом внимания, двигательного контроля и восприятия
(DAMP) почти выросли: психиатрические и
расстройства личности в возрасте 16 лет. Детский журнал
Психология и психиатрия, 35, 1255-1272.
Hmisn.tw, S. P. (1992) Экстернализация поведенческих проблем и неуспеваемость
в детстве и подростковом возрасте:
причинно-следственные связи и лежащие в основе механизмы.Психологический
Thdletln, 111, 127–155.
ЯН55, А. & TAn.oR, E. (1990) Половые различия при гиперкунетическом синдроме
в детстве. Журнал детской психологии и
PsychIatry, 31, 437–446.
McAans.a, P., O’BRIEN, G. & Kox @ vmi, L (1995) Гиперактивность
Распространенность и связь с расстройством поведения. Журнал
Детская психология и психиатрия, 36, 279-303.
ОЛСОН, С.Л., БАТС, 3. Э. И БЕЙЛС, К.(1990) Ранние антецеденты
детской инипульсивности. Роль родительско-детского взаимодействия,
познавательной компетентности и темперамента. Журнал аномалий
Детская психология, 18, 317-334.
PEuIAN, W. Э., SwA @ ON, W. Э., SWAr @ eON, Дж. M., FuaNmtM,
M. B., a al (1995) Воздействие пемолина на детей с СДВГ: временная реакция
по результатам анализа зависимости реакции от дозы по шкале
в классе. Журнал Американской академии детской и подростковой психиатрии
, 34, 1504-1513.
PaEplnaRoAPr, M., TAYLOR, E., RAPOP0RT, 3. Л, а а! (1988) Диагноз гиперактивности у детей
. Межнациональное исследование
, проведенное США и Великобританией по DSM-Ifl и ICD-9. Журнал детской психологии и
психиатрии, 29,289-300.
SaIAOI * a, R.J., TAYLOR, E., W1ESELRUG, M., al (1987)
Qianges для семейных функций и отношений у детей, которые
реагируют на метилфенидац. Журнал Американской академии
детской и подростковой психиатрии, 26, 728-732.
T * .Nuoca, R., MARRIOTT, M., Et al (1995) Дефицит
ингибирующего контроля при синдроме дефицита внимания и гиперактивности.
Журнал аномальной детской психологии, 23, 411-437.
SmsRuc-Cuzmw4, M., Fn.n’sz, P., BIEDERMAN, J. И др.! (1994)
Расстройство дефицита внимания: различия в мозолистом теле
â € ¢ Гиперактивность — инвалидность, способная нарушить развитие ребенка
В количестве сфер
.
• Контролируемое лечение психостимуляторами должно быть
предназначено для детей, которые в них нуждаются.
• Сочетание методов лечения Требуется
для облегчения негативного воздействия на ребенка, семью
и учителей.
Umft @
â € ¿ Учитывая широту темы, в связи с этим был сделан выборочный обзор
и ограничен исследованиями последних
декадоний.
• Области нейропсихофармакологии и лекулярной генетики
продвигаются такими быстрыми темпами, как
, чтобы сделать любой обзор устаревшим.
SANDBERG
Клинические рекомендации по лечению дефицита внимания / синдрома гиперактивности (СДВГ) у детей и подростков
Общее клиническое руководство
- Педиатрические поставщики первичной медико-санитарной помощи находятся на переднем крае предотвращения, скрининга, оценки, лечения и мониторинга проблем психического здоровья у детей.
- Врач первичной медико-санитарной помощи должен инициировать оценку СДВГ для любого ребенка в возрасте от 4 до 18 лет, у которого есть академические или поведенческие проблемы и симптомы невнимательности, гиперактивности или импульсивности (качество доказательств B / сильная рекомендация).
- Американская академия педиатрии рекомендовала, чтобы первым шагом к решению проблем СДВГ и других общих педиатрических проблем психического здоровья была разработка стандартных офисных процедур.
- Этот буклет содержит рекомендации для детей и молодежи с подозрением на / диагностированный СДВГ в возрасте от 4 до 18 лет:
- Просеивающие инструменты
- Протоколы лечения
- Ресурсы и справочники
- Критерии консультации
Обзор
- СДВГ — это дефицит нейрокогнитивной исполнительной функции, который приводит к неспособности поддерживать соответствующий набор задач для достижения будущей цели, вероятно, с участием лобно-полосатых дофаминергических цепей.
- СДВГ ранее имел несколько названий, включая «гиперкинетический синдром детства» и «СДВГ». Сейчас это известно как: 1) СДВГ, невнимательный тип; 2) СДВГ, гиперактивный / импульсивный тип; или 3) СДВГ, комбинированного типа.
- Распространенность СДВГ составляет от 3 до 12 процентов; мужчины страдают больше, чем женщины в соотношении 2–4 к 1.
- СДВГ продолжается у 60-85 процентов подростков и у 40 или более процентов взрослых, причем молодежь обычно сначала перерастает гиперактивность, а затем импульсивность.Самый частый остаточный симптом — невнимательность.
- СДВГ ассоциируется с более высоким уровнем преступного и антиобщественного поведения, более серьезными трудностями в браке и трудоустройстве, а также более высоким уровнем подростковой беременности, материнства-одиночки и ДЖП.
- СДВГ без лечения создает риски низкой самооценки и депрессии из-за отсутствия прогресса по нормальным академическим и социально-эмоциональным траекториям.
- Наследственность составляет 76 процентов (задействовано восемь генов; DAT, D4).
- СДВГ ассоциируется с курением матери / злоупотреблением психоактивными веществами, перинатальным стрессом, низкой массой тела при рождении, черепно-мозговой травмой и тяжелой ранней депривацией.
Эти рекомендации будут охватывать критерии скрининга, оценки, лечения и направления к специалистам. В этих рекомендациях не описывается, как обращаться к специалистам по специальному уходу или терапии.
Дополнительная информация
Оклендский кампус
Телефон: 510-428-8428
Сан-Франциско Кампус
Телефон: 415-476-7000
Невнимательность
Невнимательность проявляется в виде шести или более симптомов у детей до 16 лет или пяти и более у подростков 17 лет и старше и взрослых.Симптомы невнимательности будут присутствовать не менее шести месяцев и не соответствуют уровню развития ребенка или подростка. Кто-то с СДВГ:
- Часто не уделяет пристального внимания деталям или допускает небрежные ошибки в учебе, работе или других занятиях
- Часто не может удерживать внимание при выполнении задач или игровых действий
- Часто кажется, что не слышит, когда говорят напрямую
- Часто не выполняет инструкции и не выполняет учебу, домашние дела или обязанности на рабочем месте (например,г., теряет фокус, отвлекается)
- Часто возникают проблемы с организацией задач и действий
- Часто избегает, не любит или неохотно выполняет задачи, требующие умственных усилий в течение длительного периода времени, включая школьные или домашние задания.
- Часто теряет вещи, необходимые для выполнения заданий и занятий (например, школьные принадлежности, карандаши, книги, инструменты, кошельки, ключи, документы, очки, мобильные телефоны)
- Часто отвлекается
- Часто забывчивый в повседневной деятельности
Гиперактивность / импульсивность
Гиперактивность / импульсивность проявляется в виде шести или более симптомов у детей до 16 лет или пяти и более у подростков 17 лет и старше и взрослых.Симптомы гиперактивности / импульсивности будут присутствовать в течение как минимум шести месяцев до такой степени, которая является разрушительной и не соответствует уровню развития ребенка или подростка. Кто-то с СДВГ:
- Часто ерзает руками или ногами, хлопает ими по рукам и ногам, ерзает на сиденье
- Часто покидает свое место в ситуациях, когда ожидается, что останется сидеть
- Часто бегает или лазает в ситуациях, когда это неуместно (подростки или взрослые могут чувствовать беспокойство только).
- Часто не может спокойно играть или принимать участие в досуге
- Часто «в движении», действует так, как будто «приводится в движение мотором».
- Часто слишком много говорит
- Часто выпаливает ответ до того, как вопрос был завершен
- Часто не может дождаться своей очереди
- Часто прерывает или вторгается в других (например,г., вовлекается в разговоры или игры)
Кроме того, чтобы распознать СДВГ, должны быть выполнены следующие условия:
- Несколько симптомов невнимательности или гиперактивно-импульсивных симптомов присутствовали до 12 лет
- Несколько симптомов присутствуют в двух или более условиях, в том числе дома, в школе или на работе; с друзьями или родственниками; или в другой деятельности
- Имеются явные доказательства того, что симптомы мешают или снижают качество социальной, школьной или производственной деятельности
- Симптомы не лучше объясняются другим психическим расстройством, таким как расстройство настроения, тревожное расстройство, диссоциативное расстройство или расстройство личности.Симптомы возникают не только во время шизофрении или другого психотического расстройства
В зависимости от типа симптомов могут возникать три вида (проявления) СДВГ:
- Преимущественно невнимательное представление: если в течение последних шести месяцев присутствовало достаточно симптомов невнимательности, но не гиперактивности / импульсивности
- Преимущественно гиперактивное / импульсивное проявление: если в течение последних шести месяцев присутствовало достаточно симптомов гиперактивности / импульсивности, но не невнимательность
- Комбинированное представление: если в течение последних шести месяцев присутствовало достаточно симптомов обоих критериев — невнимательности и гиперактивности / импульсивности
Поскольку симптомы могут со временем меняться, представление также может измениться.
Для взрослых и подростков в возрасте 17 лет и старше, чтобы распознать СДВГ, необходимы только пять симптомов вместо шести, необходимых для детей младшего возраста.
Субъективное
- Проведите собеседование с ребенком и опекунами с помощью проверочных вопросов с упором на историю развития (особенно язык, диету, сон, расписание, травмы и академический анамнез). Многие дети с СДВГ субъективно не замечают или не подтверждают симптомы. Оценить наличие коморбидных или имитирующих психические расстройства, e.ж., депрессия и тревога, включая посттравматическое стрессовое расстройство. Часто родители рассказывают, что на протяжении всей жизни им трудно было спокойно сидеть, действовать, прежде чем думать, легко терять вещи, повсеместная дезорганизация и неспособность сдать домашнее задание, даже если оно выполнено.
- Определите текущие психосоциальные и средовые структуры.
- Получить историю болезни пациента:
- Предварительные осмотры и лечение
- Текущие методы лечения, включая альтернативные / дополнительные методы лечения, такие как иглоукалывание, травы и йога.
- Получите семейный анамнез психических заболеваний с особым акцентом на СДВГ, нарушения обучаемости, неустойчивую работу и / или социальный анамнез с частыми изменениями.
- Получить историю сна.
- Получить запись о неблагоприятном детском опыте или истории травм.
- Учитывайте культурные особенности ребенка и восприятие воспитателей и учителей с учетом культурных особенностей.
Объектив
- Провести обследование физического / психического состояния:
- Обратите внимание, что не все дети / подростки будут демонстрировать симптомы СДВГ при индивидуальной оценке в офисе.
- Оценить другие возможные сопутствующие соматические состояния, особенно если на это указывает история болезни (может включать апноэ во сне, анемию, аллергию, заболевание щитовидной железы, целиакию / чувствительность к глютену и / или тики). У людей с дефицитом цинка и железа могут появиться симптомы СДВГ, и при лечении симптомы СДВГ могут исчезнуть.
- Обратите внимание, что симптомы СДВГ обычно присутствуют на протяжении всей жизни, хотя иногда симптомы могут не вызывать ухудшения, пока школьные требования не станут более сложными, особенно если у ребенка есть другие компенсаторные механизмы (например.g., одаренность, родители, которые поддерживают, или только симптом невнимательности). Однако, если у старшего ребенка внезапно развиваются невнимательность, гиперактивность или импульсивность, оцените другие причины.
- Обычно используемые экраны включают Вандербильт, Конноры и Контрольный список симптомов СДВГ. См. Приложение на странице 11 для инструментов Вандербильта.
Скрининг на наличие коморбидных состояний: оппозиционно-вызывающее расстройство (ODD) от 54 до 84 процентов, расстройство поведения (CD) от 25 до 45 процентов, злоупотребление психоактивными веществами от 15 до 19 процентов, нарушение обучения от 25 до 35 процентов, тревожные расстройства 33 процента, депрессия от 0 до 33 процентов , биполярное расстройство от 0 до 16 процентов.
- Vanderbilt предлагает экран для выявления нарушений обучаемости, депрессии, беспокойства, ODD и CD.
- Для тревожности вы можете использовать шкалу оценки тревожности SCARED или шкалу оценки тревожности RCADS. См. Приложение.
- Если есть подозрения на биполярный диагноз, проконсультируйтесь с психиатром.
- При сопутствующих психических и сложных медицинских состояниях или при множественных сопутствующих психических состояниях рассмотрите возможность направления в психиатрию.
- Проверка на наличие веществ у лиц в возрасте 12 лет и старше.
- Рекомендуется использовать инструмент для просеивания CRAFFT. На заполнение и оценку анкеты уходит менее пяти минут, и ее может поставить врач, медсестра, медицинский техник или другой сотрудник офиса до осмотра пациента с PCP. См. Приложение для CRAFFT на странице 11.
- Рекомендуется проинформировать родителей о том, что в рамках экзамена будет проводиться скрининговая анкета по поведенческому здоровью. Чтобы получить честные ответы, пациенты должны быть оставлены в покое для заполнения CRAFFT в частной среде и должны быть проинформированы об их правах в отношении конфиденциальности до заполнения анкеты.
- При необходимости проведите токсикологический скрининг, поскольку уровень злоупотребления психоактивными веществами, особенно табаком, выше среди молодежи с СДВГ.
- Клиницисты должны обследовать пациентов-подростков с недавно диагностированным СДВГ на предмет симптомов и признаков злоупотребления психоактивными веществами. Когда эти признаки и симптомы обнаружены, обследование и лечение зависимости должны предшествовать лечению СДВГ, если это возможно, или, если это необходимо и необходимо, может начаться тщательное лечение СДВГ.
Рекомендации по лечению детей и молодежи с СДВГ различаются в зависимости от возраста пациента.
Для детей дошкольного возраста (от 4 до 5 лет): Врач первичной медико-санитарной помощи (PCP) должен назначить основанную на фактических данных поведенческую терапию под руководством родителей и / или учителей в качестве первой линии лечения (качество доказательств A / сильная рекомендация). Лечащие врачи также могут назначать метилфенидат короткого действия, если поведенческие вмешательства не приводят к значительному улучшению и при этом сохраняется умеренный или тяжелый уровень нарушений в функционировании ребенка. В тех областях, где не существует основанных на фактических данных поведенческих методов лечения, клиницист должен взвесить риски, связанные с началом приема лекарств в раннем возрасте, и ущерб, связанный с задержкой диагностики и лечения (качество доказательств B / рекомендация).
Для детей младшего школьного возраста (от 6 до 11 лет): Врач первичной медико-санитарной помощи должен прописать одобренные Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) лекарства от СДВГ (качество доказательств A / сильная рекомендация) и / или основанная на фактах, поведенческая терапия под руководством родителей и / или учителей в качестве лечения СДВГ — предпочтительно и то, и другое (качество доказательств B / сильная рекомендация). Доказательства особенно сильны для стимуляторов (эффективность 75-90 процентов) и достаточны, но менее сильны для атомоксетина, гуанфацина с пролонгированным высвобождением и клонидина с пролонгированным высвобождением (в этом порядке эффективность 50-60 процентов) (качество доказательств A / сильная рекомендация).Школьная среда, программа или размещение являются частью любого плана лечения.
Для подростков (от 12 до 18 лет): Врач первичной медико-санитарной помощи должен назначать одобренные FDA препараты для лечения СДВГ с согласия подростка (качество доказательств A / сильная рекомендация) и может назначить поведенческую терапию в качестве лечения СДВГ (качество доказательств С / рекомендация) — предпочтительно и то, и другое.
Врач первичной медико-санитарной помощи должен титровать дозы лекарств от СДВГ для достижения максимальной пользы при минимальных побочных эффектах (качество доказательств B / сильная рекомендация).
PCP должен помогать семье отстаивать 504 или индивидуальный учебный план (IEP), когда это необходимо, поскольку образовательные мероприятия могут быть ключевым компонентом лечения СДВГ. Большинство студентов только с СДВГ будут иметь право на получение 504, но могут не иметь права на IEP, если нет сопутствующих расстройств. Тем не менее, Закон об образовании лиц с ограниченными возможностями (IDEA) требует, чтобы школы удовлетворяли образовательные потребности соответствующих критериям учащихся с ограниченными возможностями. Школы должны оценивать учащихся с подозрением на инвалидность, включая неспособность к обучению, но не каждый ребенок с проблемами обучения и внимания имеет право на услуги специального образования в соответствии с IDEA.Вмешательства могут включать предпочтение рассадки, продление времени на тесты, ограничение домашних заданий и улучшение общения между родителями и учителями, чтобы помочь учащимся с СДВГ развить улучшенные организационные привычки, согласующиеся с привычками их сверстников.
От 10 до 20 занятий с родителями для:
- Проинформируйте пациента и его семью о диагнозе, прогнозе и лечении.
- Обратите внимание на положительное и отрицательное поведение пациента.
- Создать токен-экономику.
- Использовать тайм-ауты.
- Управлять поведением в общественных местах.
- Используйте ежедневный табель успеваемости / ежедневник и общайтесь с персоналом школы.
- Предвидеть будущее поведение.
Неэффективное лечение:
- Обратная связь по ЭЭГ: есть слабые доказательства нейробиоуправления, но польза от нее скромная, и она стоит дорого.
- Десенсибилизация и реинтеграция движением глаз (EMDR).
- Группы социальных навыков.
- Обычная игровая терапия.
Привлечение и информирование родителей
В данном буклете «родители» определяются как законные опекуны пациента.
Сообщите родителям о правилах конфиденциальности для пациента.
Получите письменное разрешение от родителей на сотрудничество между лечащим врачом и специалистом по психическому здоровью.
Учебные материалы для семьи
- Руководство AACAP ADHD для семей на aacap.орг.
- Рассел Баркли «Взять на себя ответственность за СДВГ».
- Учебные материалы для пациентов.
- СДВГ и я: что я узнал, зажигая огонь за обеденным столом Блейка Тейлора.
Синдром дефицита внимания / гиперактивности (СДВГ) у детей и подростков
Стимуляторы
Стимуляторы являются препаратами первой линии при СДВГ и обычно наиболее эффективны. В приложении (стр. 11) приведен список обычно назначаемых стимуляторов.Дозировка зависит от веса и должна титроваться в зависимости от эффекта и по мере роста ребенка. В приложение не включены новые стимуляторы длительного действия, в том числе Quillivant, жидкий метилфенидат длительного действия, и Quillichew, жевательный метилфенидат длительного действия.
- Наиболее частым побочным эффектом употребления стимуляторов является подавление аппетита, а также, возможно, повышенная раздражительность, особенно во время прекращения действия стимулятора (этот эффект может быть связан, по крайней мере частично, с голодом).Работайте с семьей, чтобы обеспечить пациенту хороший завтрак; порекомендуйте здоровые закуски — например, орехи, сыр, смузи — на послеобеденное время, поскольку лекарства начинают действовать. Объясните семье, что ребенок может чувствовать голод лишь поздно вечером. Если наблюдается сильное подавление аппетита, это может повлиять на окончательный рост взрослого человека (в среднем 1 см).
- При употреблении стимуляторов у пациентов может наблюдаться бессонница.
- Может произойти незначительное повышение артериального давления.
- В редких случаях пациенты могут испытывать нарушения восприятия, включая тактильные, слуховые и / или зрительные галлюцинации.
- У пациента может быть чувство «зомби» или аффективное уплощение; обычно это происходит при слишком высокой дозе. Некоторые молодые люди считают, что они «не такие забавные», когда принимают стимуляторы, поскольку их мысли имеют тенденцию быть более линейными и менее расторможенными. Попробуйте использовать мотивационное собеседование, чтобы определить цели (например, хорошо учиться в школе) и изучить преимущества по сравнению с побочными эффектами.
- Сердечный мониторинг:
- Выполнение ЭКГ — это рекомендация класса IIa.Это означает, что для врача разумно рассмотреть возможность получения ЭКГ в рамках обследования детей, которым будет назначена терапия стимуляторами; но это должно быть на усмотрение врача, и получение такового не является обязательным.
- Нельзя отказываться от лечения пациента с СДВГ, потому что не проводится ЭКГ. Лечащий врач ребенка — лучший человек, который может оценить, нужна ли ЭКГ.
- Не было доказано, что лекарства, которые лечат СДВГ, вызывают сердечные заболевания, а также не вызывают внезапной сердечной смерти.Однако некоторые из этих лекарств могут увеличивать или уменьшать частоту сердечных сокращений и артериальное давление. Хотя эти побочные эффекты обычно не считаются опасными, их следует контролировать у детей с сердечными заболеваниями, поскольку врач считает это необходимым.
- Это разъяснение было одобрено Американской академией педиатрии (AAP), Американской кардиологической ассоциацией (AHA), Американской академией детской и подростковой психиатрии (AACAP), Американским колледжем кардиологии (ACC), Детям и взрослым с вниманием. -Дефицит / расстройство гиперактивности (CHADD), Национальный институт качества здравоохранения детей (NICHQ) и Общество педиатрии, связанной с развитием и поведением (SDBP).
Нестимуляторы
- Атомоксетин — ингибитор обратного захвата норэпинефрина, эффективность которого составляет от 60 до 70 процентов. Чтобы он был эффективным, он должен быть в дозе от 1,0 до 1,5 мг / кг, и, как правило, он работает лучше всего при дозировке два раза в день.
- Может быть полезным в случаях сопутствующей тревожности, когда тревога усугубляется стимуляторами; он может лучше переноситься некоторыми пациентами с расстройством аутистического спектра.
- Побочные эффекты: Обычно ассоциируется с тошнотой, которую можно предотвратить, принимая во время еды.Токсичность для печени составляет менее 1 процента, а риск суицидальных мыслей составляет 4/1000.
- Гуанфацин с пролонгированным высвобождением является агонистом альфа-2-адренорецепторов, повышающим синаптический норадреналин. 65 процентов эффективности. Дозировка составляет от 0,08 до 0,12 мг / кг один раз в день. Обычно он длится 18–2 часа, и его лучше всего вводить утром, но если он вызывает седативный эффект, его можно изменить на дозировку qhs; Также можно использовать гуанфацин с регулярным высвобождением, и его следует вводить два раза в день.
- Обычно помогает при импульсивных / гиперактивных симптомах, а также при возможной сопутствующей плохой толерантности к фрустрации.Это также может быть полезно при коморбидном вегетативном гипервозбуждении, связанном с посттравматическим стрессовым расстройством.
- Побочные эффекты включают седативный эффект, особенно в первые 1-2 недели лечения, с вторичным эффектом раздражительности. Ортостатическая гипотензия, если она присутствует, требует наблюдения и поощрения адекватной гидратации.
Техническое обслуживание
После определения оптимальной дозы начинается поддерживающее лечение. Частота наблюдения может быть сокращена до последующего наблюдения каждые один-три месяца, в зависимости от потребностей пациента.
Испытания стимуляторов или других лекарств от СДВГ могут проводиться в периоды меньшей академической нагрузки, включая лето, чтобы увидеть, насколько ребенок перерос симптомы СДВГ. Лучше всего включить запасное соглашение о том, что в случае ухудшения академического и / или социального функционирования ребенка, о чем свидетельствуют внешние меры, включая Вандербильта и / или резкое падение оценок, ребенок согласится возобновить прием лекарств от СДВГ.
Когда направлять пациента в детскую психиатрию
- Сложность или неясность диагноза
- Злоупотребление психоактивными веществами от умеренной до тяжелой
- Психоз или мания
- История психиатрической госпитализации
- Отсутствие ответа после трех медицинских исследований
- Пациенту 6 лет и младше
- Хроническое заболевание и / или поведение пациента серьезно мешают лечению
http: // www.aacap.org/aacap/Member_Resources/Practice_Information/When_to_Seek_Referral_or_Consultation_with_a_CAP.aspx
Приложение
| CRAFFT — Скрининг употребления психоактивных веществ подростками |
| 1. Вы когда-нибудь ездили в АВТОМОБИЛЕ, управляемом кем-то (включая вас), который был «под кайфом» или употреблял алкоголь или наркотики? |
| 2. Употребляете ли вы когда-нибудь алкоголь или наркотики, чтобы РАССЛАБИТЬСЯ, почувствовать себя лучше или приспособиться? |
| 3.Вы когда-нибудь употребляли алкоголь или наркотики в одиночестве или ОДИН? |
| 4. ЗАБЫВАЕТЕ ли вы когда-нибудь о вещах, которые вы делали, употребляя алкоголь или наркотики? |
| 5. Говорили ли когда-нибудь ваша СЕМЬЯ или ДРУЗЬЯ вам, что вам следует сократить употребление алкоголя или наркотиков? |
| 6. Были ли у вас ПРОБЛЕМЫ, когда вы употребляли алкоголь или наркотики? |
| Оценка CRAFFT: каждый ответ «да» оценивается в 1 балл. Общий балл 2 или выше — положительный результат, указывающий на необходимость дополнительной оценки. |
Список литературы
- Параметры практики AACAP СДВГ. (2007).
- Параметры практики AACAP ODD. (2007).
- Manuzza, S., et al. (2008). Возраст начала лечения метилфенидатом у детей с СДВГ и последующим злоупотреблением психоактивными веществами: перспективное наблюдение во взрослом возрасте. Am J Psychiatry. 165: 604-609.
- Фараоне, С., Бидерман, Дж., Морли, К., Спенсер, Т. (2008). Влияние стимуляторов на рост и вес: обзор литературы. J Am Acad Детская подростковая психиатрия. 47 (9): 994-1009.
- Towbin, K. (2008). Обращение внимания на стимуляторы: мониторинг роста, веса и сердечно-сосудистой системы в клинической практике. J Am Acad Детская подростковая психиатрия. 47 (9): 977-980.
- Веттер, В., Элиа, Дж., Эриксон, К., Бергер, С., Блюм, Н., Узарк, К., Уэбб, К. (2008). Сердечно-сосудистый мониторинг детей и подростков с сердечными заболеваниями, получающих препараты для лечения дефицита внимания / синдрома гиперактивности.
- Тираж. 117: 2407-2423.
- Вебер, В., Ньюмарк, С. (2007). Дополнительные и альтернативные медицинские методы лечения СДВГ и аутизма. Ped Clin of North Am. 54: 983-1006.
- Фараоне, С., Мик, Э. (2010). Молекулярная генетика синдрома дефицита внимания с гиперактивностью. Psychiatr Clin North Am. 33 (1): 159-180.
- Bauermeister, J.J., Bird, H.R., Shrout, P.E., Chavez, L., Ramírez, R., Canino, G., et al. Краткосрочная устойчивость диагнозов DSM-IV ADHD: влияние контекста, возраста и пола.J Am Acad Детская подростковая психиатрия. 50 (6): 554-562.
- van der Meer, J.M.J., Oerlemans, A.M., van Steijn, D.J., Lappenschaar, M.G.A., de Sonneville, L.M.J., Buitelaar, J.K., Rommelse, N.N.J., et al. Являются ли расстройство аутистического спектра и синдром дефицита внимания / гиперактивности разными проявлениями одного всеобъемлющего расстройства? Когнитивные и симптоматические доказательства из клинической и популяционной выборки. J Am Acad Детская подростковая психиатрия. 51 (11): 1160-1172.e3.
- Ramtekkar, U.П., Райерсен А.М., Тодоров А.А., Тодд Р.Д.Половые и возрастные различия в симптомах и диагнозах синдрома дефицита внимания / гиперактивности: значение для DSM-V и МКБ-11. J Am Acad Детская подростковая психиатрия. 49 (3): 217-228.e3.
- Аншел, К.М., Фараоне, С., Маглионе, К., Дойл, А., Фрид, Р., Зайдман, Л., Бидерман, Дж., И др. Временная стабильность СДВГ в популяции с высоким IQ: результаты продольных семейных исследований СДВГ MGH. J Am Acad Детская подростковая психиатрия. 47 (7): 817-825.
- Бидерман, Дж., Болл, С., Монюто, М., Мик, Э., Спенсер. T.J., McCreary, M., Cote, M., Faraone, S., et al. Новые взгляды на коморбидность между СДВГ и большой депрессией у подростков и молодых взрослых женщин. J Am Acad Детская подростковая психиатрия. 47 (4): 426-434.
- Виленс, Т.Е., Мартелон, М., Джоши, Г., Бейтман, К., Фрид, Р., Петти, К., Бидерман, Дж., И др. Предсказывает ли СДВГ расстройства, связанные с употреблением психоактивных веществ? 10-летнее последующее исследование молодых взрослых с СДВГ. J Am Acad Детская подростковая психиатрия.50 (6): 543-553.
- Scassellati, C., Bonvicini, C., Faraone, S., Gennarelli, M. Биомаркеры и синдром дефицита внимания / гиперактивности: систематический обзор и метаанализы. J Am Acad Детская подростковая психиатрия. 51 (10): 1003-1019.e20.
Что такое СДВГ? | CDC
СДВГ — одно из наиболее распространенных расстройств нервного развития детского возраста. Обычно он впервые диагностируется в детстве и часто сохраняется в зрелом возрасте. У детей с СДВГ могут быть проблемы с вниманием, контролем импульсивного поведения (они могут действовать, не задумываясь о результате), или быть чрезмерно активными.
Признаки и симптомы
Это нормально, когда у детей возникают проблемы с концентрацией внимания и поведением в то или иное время. Однако дети с СДВГ не просто вырастают из этого поведения. Симптомы продолжаются, могут быть серьезными и вызывать трудности в школе, дома или с друзьями.
Ребенок с СДВГ может:
- мечтать много
- много забыть или потерять
- корчится или ерзает
- слишком много говорю
- совершать ошибки по неосторожности или идти на ненужный риск
- трудно устоять перед искушением
- плохо работает по очереди
- трудно ладить с другими
Узнать больше о признаках и симптомах
Типы
Существует три различных типа СДВГ, в зависимости от того, какие типы симптомов наиболее сильны у человека:
- Преимущественно невнимательная презентация: Человеку сложно организовать или завершить задачу, обратить внимание на детали или следовать инструкциям или разговорам.Человек легко отвлекается или забывает детали повседневного распорядка.
- Преимущественно гиперактивно-импульсивная презентация: Человек ерзает и много говорит. Трудно долго сидеть на месте (например, во время еды или во время выполнения домашней работы). Маленькие дети могут постоянно бегать, прыгать или лазать. Человек чувствует беспокойство и имеет проблемы с импульсивностью. Импульсивный человек может часто перебивать других, отнимать что-то у людей или говорить в неподходящее время.Человеку тяжело ждать своей очереди или слушать указания. У импульсивного человека может быть больше несчастных случаев и травм, чем у других.
- Комбинированная презентация: Симптомы двух вышеуказанных типов в равной степени присутствуют у человека.
Поскольку симптомы могут со временем меняться, представление также может меняться со временем.
Значок интерпретации американского языка жестов Узнайте о симптомах СДВГ, способах его диагностики и рекомендациях по лечению, включая поведенческую терапию, лекарства и поддержку в школе.
Причины СДВГ
Ученые изучают причины и факторы риска, пытаясь найти более эффективные способы управления и снижения вероятности того, что человек страдает СДВГ. Причины и факторы риска СДВГ неизвестны, но текущие исследования показывают, что генетика играет важную роль. Недавние исследования близнецов связывают гены с СДВГ. 1
Помимо генетики, ученые изучают другие возможные причины и факторы риска, в том числе:
- Травма головного мозга
- Воздействие окружающей среды (например,г., свинец) во время беременности или в молодом возрасте
- Употребление алкоголя и табака во время беременности
- Преждевременные роды
- Низкая масса тела при рождении
Исследования не подтверждают широко распространенное мнение о том, что причиной СДВГ является употребление слишком большого количества сахара, слишком много просмотра телевизора, воспитание детей или социальные и экологические факторы, такие как бедность или семейный хаос. Конечно, многие вещи, в том числе и эти, могут усугубить симптомы, особенно у некоторых людей. Но доказательств недостаточно, чтобы сделать вывод, что они являются основными причинами СДВГ.
Диагностика
Определение наличия у ребенка СДВГ — это процесс, состоящий из нескольких этапов. Не существует единого теста для диагностики СДВГ, и многие другие проблемы, такие как тревожность, депрессия, проблемы со сном и определенные типы неспособности к обучению, могут иметь похожие симптомы. Один из этапов процесса включает медицинское обследование, включая тесты на слух и зрение, чтобы исключить другие проблемы с такими симптомами, как СДВГ. Диагностика СДВГ обычно включает контрольный список для оценки симптомов СДВГ и сбор анамнеза ребенка у родителей, учителей, а иногда и у ребенка.
Узнать больше о критериях диагностики СДВГ
Процедуры
В большинстве случаев СДВГ лучше всего лечить с помощью комбинации поведенческой терапии и лекарств. Для детей дошкольного возраста (4-5 лет) с СДВГ в качестве первой линии лечения перед попыткой приема лекарств рекомендуется поведенческая терапия, особенно обучение родителей. Что лучше всего работает, может зависеть от ребенка и семьи. Хорошие планы лечения будут включать тщательный мониторинг, последующие наблюдения и внесение изменений, если необходимо, в процессе.
Узнать больше о лечении
Управление симптомами: оставаться здоровым
Быть здоровым важно для всех детей и особенно важно для детей с СДВГ. В дополнение к поведенческой терапии и лекарствам, здоровый образ жизни может помочь вашему ребенку справиться с симптомами СДВГ. Вот несколько примеров здорового образа жизни, которые могут помочь:
Получите помощь!
Если у вас или у вашего врача есть опасения по поводу СДВГ, вы можете отвезти ребенка к специалисту, например, к детскому психологу, детскому психиатру или педиатру по развитию, либо вы можете связаться с местным агентством раннего вмешательства (для детей до 3 лет) или государственной школой. (для детей от 3 лет).
Центры по контролю и профилактике заболеваний (CDC) финансируют Национальный ресурсный центр по внешнему значку СДВГ, программу CHADD — Дети и взрослые с синдромом дефицита внимания / гиперактивности. На их веб-сайте есть ссылки на информацию для людей с СДВГ и их семей. Национальный ресурсный центр имеет телефонный центр (1-866-200-8098) с обученным персоналом, который отвечает на вопросы о СДВГ.
Для получения дополнительной информации об услугах для детей с особыми потребностями посетите Центр информации и ресурсов для родителей.внешний значок Чтобы найти ближайший к вам Родительский центр, посетите этот веб-сайт. внешний значок
СДВГ у взрослых
СДВГ может сохраняться и во взрослой жизни. У некоторых взрослых есть СДВГ, но им никогда не ставили диагноз. Симптомы могут вызывать трудности на работе, дома или в отношениях. Симптомы могут выглядеть иначе в пожилом возрасте, например, гиперактивность может проявляться как крайнее беспокойство. Симптомы могут стать более серьезными, когда возрастет потребность в зрелости. Для получения дополнительной информации о диагностике и лечении в течение всей жизни посетите веб-сайты Национального ресурсного центра по внешнему значку СДВГ и внешнего значка Национальных институтов психического здоровья.




 В случае отсутствия терапии нарушается подвижность суставов, вследствие чего пациент частично обездвиживается.
В случае отсутствия терапии нарушается подвижность суставов, вследствие чего пациент частично обездвиживается.


 К ним относятся «Клонотрил», «Ривотрил».
К ним относятся «Клонотрил», «Ривотрил». Сам по себе этот фактор не способен вызвать СДВГ, но может значительно усилить его симптомы.
Сам по себе этот фактор не способен вызвать СДВГ, но может значительно усилить его симптомы.

 Они могут быть чувствительны к определенным пищевым добавкам и красителям. Если родители замечают, что некоторые продукты повышают гиперактивность, их прием должен быть прекращен. Лучше всего этот момент обсудить с врачом или диетологом.
Они могут быть чувствительны к определенным пищевым добавкам и красителям. Если родители замечают, что некоторые продукты повышают гиперактивность, их прием должен быть прекращен. Лучше всего этот момент обсудить с врачом или диетологом.