Вакцинация детей. Особенности, противопоказания.
Вакцинация детей вызывает огромное количество вопросов и споров у родителей. Делать или не делать прививку ребенку? Как выбрать оптимальный момент для вакцинации? Какую вакцину выбрать? На эти и многие другие вопросы ответила врач-педиатр сети многопрофильных клиник «ДИАЛАЙН» Старостина Анастасия Витальевна
Как укрепить иммунитет ребенка?
Одним из способов специфической профилактики инфекционных болезней является вакцинация. Вакцины уменьшают риск заражения, укрепляя иммунитет. Когда микробы (бактерии или вирусы) вторгаются в организм, они вызывают инфекцию, т.е. болезнь. Иммунная система человека начинает борьбу с микробами. Это самая настоящая война внутри нашего организма. Как она закончится, с какими осложнениями и исходами, не известно.
Вакцины помогают развить иммунитет, имитируя инфекцию, но эта «имитация» инфекции не вызывает болезни. Благодаря вакцинации иммунная система получает защиту против инфекции. Эта защита строго специфична. Например, прививка АКДС защищает лишь от коклюша, дифтерии, столбняка. Вакцина от гриппа гарантирует защиту от гриппа, но не защищает от большинства простудных заболеваний.
Бесспорно, вакцинация, имитация инфекции может вызвать незначительные симптомы, такие как лихорадка, припухлость, боль в месте укола. Это являются нормой, так организм создает иммунитет. Отличительной особенностью вакцин является защита от самой инфекции и от её осложнений.
Не лучше ли переболеть инфекцией, выработать естественный иммунитет?
Многие инфекционные заболевания, такие как корь, дифтерия, коклюш, столбняк смертельно опасны. Особенно подвержены этим болезням и риску осложнений дети первых 2-х лет жизни, младенцы.
Таким образом, без вакцин ребенок рискует тяжело заболеть, получить риск осложнений, инвалидности и даже смерти от таких болезней, как корь, коклюш, столбняк, гемофильная инфекция. Основные риски вакцинации связаны с такими побочными эффектами, как лихорадка, покраснение, отек, боль в месте укола, которые самостоятельно исчезают в течение нескольких дней.
Основные риски вакцинации связаны с такими побочными эффектами, как лихорадка, покраснение, отек, боль в месте укола, которые самостоятельно исчезают в течение нескольких дней.
Серьезные побочные эффекты вакцинации в виде тяжелой аллергической реакции очень редки, встречаются в 1-2 случаях на миллион. Профилактические преимущества прививок намного больше, чем возможные осложнения от перенесенной настоящей инфекции. Важно своевременно начать вакцинопрофилактику и защитить своего малыша от инфекционных болезней и риска осложнений.
Есть ли противопоказания к вакцинации?
Конечно же, существуют противопоказания к вакцинопрофилактике. На сновании осмотра ребенка, беседы с родителями доктор определяет, разрешена ли прививка или нет. В случае острого заболевания, ОРВИ например, разумно отложить вакцинацию до периода выздоровления. Связано это не с тем, что прививка может навредить, а с тем, что в случае осложнения ОРВИ, оно может быть истолковано как следствие проведенной вакцинации, что напугает родителей и приведет к необоснованному отказу от прививок в будущем. В случае обострения хронических заболеваний, бронхиальной астмы, атопического дерматита, вакцинацию следует отложить до периода максимально полной ремиссии.
Очень часто родители отказываются от вакцинации, если у их детей есть аллергия или хронические заболевания, но это в корне неправильно. Дети-аллергики, а также дети с хроническими заболеваниями нуждаются в проведении прививок, т.к. инфекционные болезни у них протекают тяжелее, чем у здоровых детей. Например, коклюш для больного бронхиальной астмой очень опасен. Ветряная оспа способна вызывать эндокардит у больных с пороками сердца.
Каким вакцинам отдать предпочтение, российским или импортным?
Всё вакцины безопасны и эффективны в плане выработки иммунитета. Удобство зарубежных в их комбинации. Например, вакцина Пентаксим защищает сразу от 5 болезней: коклюш, дифтерия, столбняк, полиомиелит, гемофильная инфекция. При выборе отечественных прививок ребенок вынужден получить 3 укола, т.к. АКДС это одна вакцина, один шприц, полиомиелит, вторая и вакцина от гемофильной инфекция третий укол. Большинство вакцин отлично комбинируются друг с другом. Допустимо вводить несколько вакцин одновременно. Это сокращает количество посещений поликлиники. Комбинация вакцин позволяет своевременно, в короткие сроки уберечь малыша от болезней. Затягивая вакцинацию на длительные сроки, мы увеличиваем шанс ребенка встретить настоящий вирус или бактерию и заболеть, серьезной инфекцией.
При выборе отечественных прививок ребенок вынужден получить 3 укола, т.к. АКДС это одна вакцина, один шприц, полиомиелит, вторая и вакцина от гемофильной инфекция третий укол. Большинство вакцин отлично комбинируются друг с другом. Допустимо вводить несколько вакцин одновременно. Это сокращает количество посещений поликлиники. Комбинация вакцин позволяет своевременно, в короткие сроки уберечь малыша от болезней. Затягивая вакцинацию на длительные сроки, мы увеличиваем шанс ребенка встретить настоящий вирус или бактерию и заболеть, серьезной инфекцией.
Есть ли какие-то сезонные вакцинации?
Близится осенний период, а значит время простуд и гриппа. Вакцина против гриппа является хорошей идеей для всех семьи. Очень важно защитить свою семью от гриппа и вакцинироваться вместе.
Младенцы младше 6 месяцев не могут получить вакцину в силу раннего возраста, но если родители и старшие дети вакцинируются, это защитит не только их, но и малыша. Это важно, т.к. младенцы более подвержены риску серьезных осложнений от гриппа, таких как пневмония, например.
Важно понимать, что сама прививка от гриппа не вызывает болезни. Да, переболеть ОРВИ на протяжении осенне-зимнего периода можно. Но грипп это не обычная простуда. Это тяжелая инфекция, которая протекает с минимальными катаральными симптомами, т.е. насморк и кашель будет менее выражены, а вот лихорадка, нарушение общего самочувствия, головная и мышечные боли преобладать. Частым осложнением гриппа является пневмония, которая очень тяжело поддается лечению. Поэтому проще не допустить развитие этих событий, чем пустить ситуацию на самотек.
Сезон гриппа проходит с октября по май. Начинать вакцинацию можно уже с конца августа — начала сентября. Но допустимо сделать прививку и в сезон гриппа, вплоть до апреля — мая месяца.
Кому показана прививка от гриппа?
- Всем детям старше 6 месяцев .
- Родителям, опекунам детей, которые посещают детские сады, школы.

- Лицам старше 65 лет.
- Беременным и планирующим беременность, а также лактирующим женщинам.
- Лицам с иммунодефицитами, онкологическим больным.
- Военнослужащим, а также детям, находящимся в закрытых коллективах (дома ребенка, школы интернаты)
- Взрослым, подростки и детям с хроническим заболеванием, такими как астма.
Если у Вас возникли вопросы по поводу вакцинации, если вы сомневаетесь стоит или нет вакцинировать своего ребенка, с каких прививок начать мы будем рады ответить на ваши вопросы и помочь с выбором.
Вакцинация детей от полиомиелита
Вакцинация детей от полиомиелита — за и против
Все родители знают, что уже в роддоме ребенку вводятся препараты — вакцины, которые должны защитить кроху от множества заболеваний. Вакцинация человека проводится практически на всем протяжении его жизни, начиная с младенческих «пожизненных» прививок до ежегодных, например, от гриппа. О прививках, их пользе и вреде, необходимости и частоте вакцинаций уже долгое время идут серьезные споры. Единого мнения между всеми сторонами этого спора нет. Но, несомненно, многие прививки, которые стали обязательными, помогли сохранить здоровье не одному человеку.
Например, вакцинация детей от полиомиелита. Эту вакцину начали применять для массовой вакцинации еще в середине 50-х годов прошлого века. Снижение заболеваемости полиомиелитом произошло именно после проведения такой вакцинации. Полиомиелит — серьезное заболевание, имеющее многочисленные страшнейшие осложнения, вплоть до летального исхода.
В России вакцинация детей от полиомиелита проводится двумя видами вакцин — оральная живая полиомиелитная вакцина, которую закапывают ребенку чрез рот на лимфоидную ткань глотки или небные миндалины, и инактивированная полиомиелитная вакцина, вводящаяся в организм при помощи инъекции.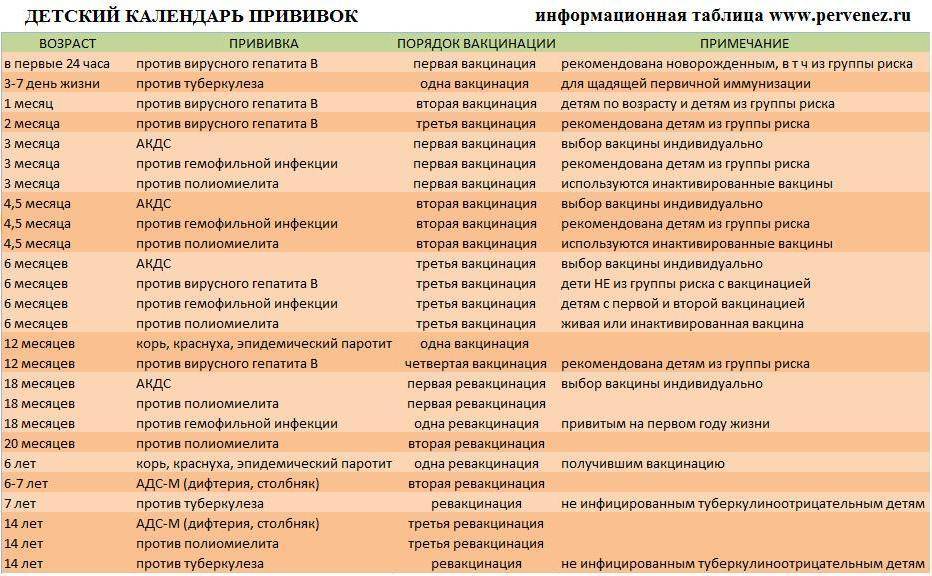 Вакцинация ребенка проводится по графику — в 3, в 4,5 и в 6 месяцев. Затем вакцина вводится в 18, в 20 месяцев и затем в 14 лет. Введение такой вакцины возможно одновременно с другими вакцинами, кроме вакцины БЦЖ. Считается, что пятикратное введение вакцины в детском возрасте полностью позволяет защитить организм от заражения полиомиелитом на протяжении всей жизни. если график вакцинации был нарушен, то ребенка дополнительно прививать не следует, достаточно продолжать делать прививки в положенные сроки.
Вакцинация ребенка проводится по графику — в 3, в 4,5 и в 6 месяцев. Затем вакцина вводится в 18, в 20 месяцев и затем в 14 лет. Введение такой вакцины возможно одновременно с другими вакцинами, кроме вакцины БЦЖ. Считается, что пятикратное введение вакцины в детском возрасте полностью позволяет защитить организм от заражения полиомиелитом на протяжении всей жизни. если график вакцинации был нарушен, то ребенка дополнительно прививать не следует, достаточно продолжать делать прививки в положенные сроки.
Да, однозначного мнения по поводу пользы и вреда от прививок не существует. Но не даром веками сложившаяся пословица: «Береженого Бог бережет» актуальна и в наши дни.
Берегите себя и будьте здоровы!
Памятка для родителей по вакцинопрофилактике
Предупредить! Защитить! Привить!
Вакционопрофилактика – система мероприятий, осуществляемых в целях предупреждения, ограничения распространения и ликвидации инфекционных болезней путём проведения профилактических прививок.
Одним из важнейших мероприятий, предпринимаемых для сохранения и укрепления здоровья детей, является организация и проведение профилактических прививок.
Защиту организма от возбудителей инфекционных заболеваний осуществляет иммунная система. Она способна защитить ребенка от постоянно окружающих нас микроорганизмов (кишечной палочки, стрептококков и других), но не всегда в силах справиться с возбудителями дифтерии, вирусного гепатита «А», «В», столбняка, коклюша, кори и других инфекционных заболеваний. Прививки, полученные в детстве, в большинстве случаев, создают основу иммунитета против отдельных инфекций на всю жизнь.
Рекомендации перед вакцинацией и после
Перед прививкой ребенка нужно оберегать от контактов с больными. При наличии пищевой аллергии необходимо строго соблюдать диету, не вводить в рацион новые продукты. Такой же тактики нужно придерживаться в течение 5-7 дней после прививки.
После прививки у некоторых детей может наблюдаться постпрививочная реакция, такая как: повышение температуры, покраснение или уплотнение в месте введения вакцины. Это закономерная реакция, которая говорит о начале формирования защиты от инфекции. Как правило, такая реакция носит кратковременный характер (1-3 дня).
При повышении температуры до 380 не требуется никакого лечения, температура выше 380, необходимо использовать жаропонижающие средства, назначение сделает врач-педиатр, в соответствии с возрастом вашего ребенка.
В случае покраснения и уплотнения в месте введения вакцины, необходимо поставить в известность медработника, проводившего прививку. Для детей, у которых наблюдалась постпрививочная реакция, рекомендуются подготовительные мероприятия, которые назначит врач перед следующей прививкой.
Каждый человек имеет право сделать свой выбор – прививаться или нет, но родители должны знать, что отказываясь от прививок, они лишают своих детей прав на здоровье. Кроме того, если в детском учреждении карантин по какой-то инфекции, а у вашего ребёнка отсутствует прививка, то его могут не принять в детский коллектив.
Родители! Отказываясь от прививок, Вы не только лишаете защиты своего ребенка, но и подвергаете опасности других детей, а также способствуете распространению инфекционных заболеваний в обществе.
Важно подчеркнуть, что современная медицина не имеет пока более эффективного средства профилактики инфекционных заболеваний, чем вакцинация.
Календарь профилактических прививок детям
Возраст | Название прививки | Вид вакцинации |
12 часов | вирусный гепатит В (ВГВ) | первая вакцинация |
3-5 суток | туберкулез (БЦЖ) | вакцинация |
1 мес. | ВГВ | вторая вакцинация |
3 мес. | полиомиелит | первая вакцинация |
4 мес. | АКДС, полиомиелит | вторая вакцинация |
5 мес. | АКДС, ВГВ, полиомиелит [или инактивированная полиомиелитная вакцина (ИПВ)] | третья вакцинация |
1 год | корь, краснуха, эпидемический паротит | первая вакцинация |
2 года | полиомиелит | вторая ревакцинация |
6 лет | корь, краснуха, эпидемический паротит дифтерия, столбняк | ревакцинация |
7 лет | полиомиелит туберкулез (БЦЖ) | третья ревакцинация ревакцинация |
13 лет | ВГВ (если ранее не прививался) | трехкратная вакцинация |
14 лет | туберкулез (БЦЖ) | ревакцинация |
Каждый год до 15 лет ребенку проводится туберкулинодиагностика (проба Манту)
Вакцинация защищает здоровье человека на каждом этапе его жизни
Пять причин сделать прививку:
- Предупредить ненужные страдания, связанные с заболеванием.

- Предупредить развитие осложненных форм болезни.
- Предупредить негативное влияние на планы семьи.
- Наличие широкого спектра вакцин с высоким профилем безопасности и профилактической эффективности.
Возможность индивидуализации иммунизации: применение разных схем и методов вакцинации для создания достаточного иммунитета у каждого прививаемого человека
Иммунизация – метод создания искусственного иммунитета у людей и животных.
Вакцина Пентаксим на страже детского здоровья!
22.03.2020
Комбинированная вакцина Пентаксим предназначена для профилактики пяти наиболее опасных детских инфекций: коклюша, дифтерии, столбняка, полиомиелита, а также заболеваний, вызванных гемофильной палочкой (Haemophilus influenza типа b). Вакцина произведена компанией Sanofi Pasteur S.A. (Франция), в условиях, соответствующих требованиям Надлежащей производственной практики GMP (Good Manufacturing Practice).
Препарат уже много лет успешно используется для вакцинации детей в странах Евросоюза и США, на территории Российской Федерации вакцина Пентаксим применяется с 2008г .
На данный момент в России Пентаксим рекомендован к применению у детей, достигших трехмесячного возраста и разрешен к постановке до 5 лет 11 месяцев 29 дней, затем для дальнейшей ревакцинации применяют вакцины, содержащие уменьшенное количество антигенов (Адасель, АДС-м).
В соответствии с Национальным календарем профилактических прививок Российской Федерации, курс вакцинации для профилактики коклюша, дифтерии, столбняка, полиомиелита состоит из трех введений препарата с интервалом между прививками 45 дней, соответственно в возрасте 3, 4.5, 6 месяцев; ревакцинация проводится однократно в возрасте 18 месяцев.
Когда приходит время вакцинации ребенка, родители всегда задаются вопросами: какой вакциной лучше прививать ребенка? Велика ли разница между Пентаксимом и отечестенной вакциной АКДС, которую предлагают поставить в детской поликлинике?
Главным отличием Пентаксима от цельноклеточной вакцины АКДС является способ его получения, благодаря которому, Пентаксим характеризуется более низкой реактогенностью, в сравнении со своим аналогом. Пентаксим является бесклеточной вакциной, которая содержит в своем составе только лишь фрагменты антигенов коклюшного компонента — это делает французскую вакцину более безопасной, а сам укол менее болезненным, к тому же уменьшает нагрузку на иммунную систему ребенка. Что можно сказать о вирусе полиомиелита в составе вакцины Пентаксим? — он инактивирован, таким образом, привитой Пентаксимом ребенок не является «заразным» для окружающих непривитых лиц, поскольку даже в минимальных дозах не способен выделять в окружающую среду вирус полиомиелита. Исключается необходимость в длительной изоляции (в течение 60 дней!) непривитого человека от привитого ребенка – как в случае с живой полиомиелитной вакциной отечественного производства. После вакцинации ребенок может смело посещать организованные детские коллективы. Что касается дополнительных компонентов, встречающихся в других вакцинах, то ни ртути, ни фенолового красного в составе Пентаксима нет.
Пентаксим является бесклеточной вакциной, которая содержит в своем составе только лишь фрагменты антигенов коклюшного компонента — это делает французскую вакцину более безопасной, а сам укол менее болезненным, к тому же уменьшает нагрузку на иммунную систему ребенка. Что можно сказать о вирусе полиомиелита в составе вакцины Пентаксим? — он инактивирован, таким образом, привитой Пентаксимом ребенок не является «заразным» для окружающих непривитых лиц, поскольку даже в минимальных дозах не способен выделять в окружающую среду вирус полиомиелита. Исключается необходимость в длительной изоляции (в течение 60 дней!) непривитого человека от привитого ребенка – как в случае с живой полиомиелитной вакциной отечественного производства. После вакцинации ребенок может смело посещать организованные детские коллективы. Что касается дополнительных компонентов, встречающихся в других вакцинах, то ни ртути, ни фенолового красного в составе Пентаксима нет.
Немаловажным «плюсом» Пентаксима является еще и то, что вакцина дает возможность провести иммунизацию ребенка от пяти заболеваний (против коклюша, дифтерии, столбняка, полиомиелита, гемофильной инфекции (Haemophilus influenza типа b) с помощью всего четырех инъекций.
Пентаксим безопасен, эффективен, при этом нагрузка антигенами значительно ниже, чем если бы ребенка прививали обычными способами от тех же самых заболеваний ( АКДС + полиомиелитная вакцина+ вакцина против гемофильной инфекции).
Во всех случаях нарушения графика вакцинации врач руководствуется инструкцией по применению лекарственного препарата и рекомендациями Национального календаря профилактических прививок РФ. Но несмотря на индивидуальные смещения плана календарных прививок, интервалы между введениями вакцинирующих доз препарата не изменяются, как и интервал перед ревакцинацией (он составляет 12 месяцев).
Пентаксим является лучшей импортной вакциной, которая изготавливается в соответствии с международными нормами производства вакцин, не содержит опасных компонентов, редко вызывает побочные эффекты и обладает хорошей переносимостью.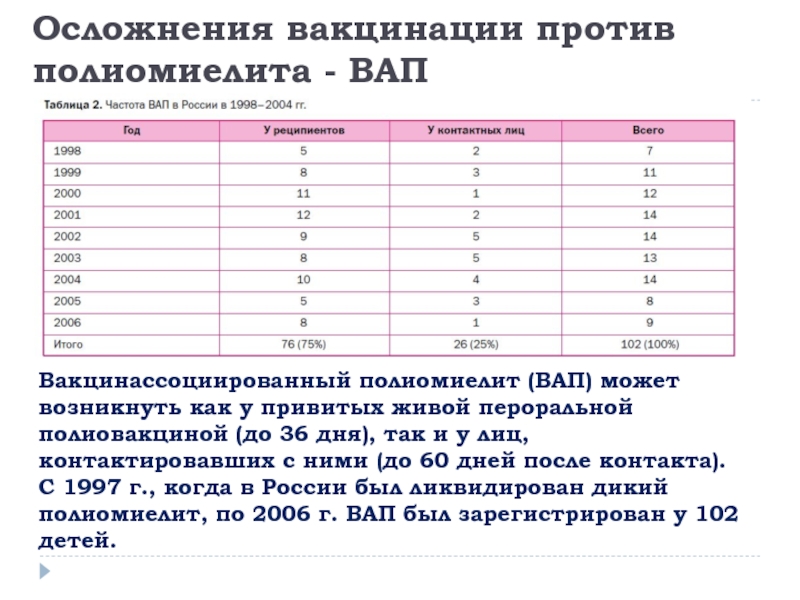
Благодаря разработкам современной фармакологии, многие смертельно опасные заболевания взяты под контроль. К одним из средств, стоящих на страже здоровья самых маленьких пациентов относится Пентаксим .
В завершение, отвечу на наиболее часто задаваемые вопросы о вакцинации препаратом Пентаксим:
Сделали вакцину Пентаксим, когда следующая?
— Три вакцинирующие дозы вакциной Пентаксим выполняются с интервалом в 45 дней, далее следует ревакцинация — срок её выполнения наступает через 12 месяцев после последней (третьей) вакцинации.
Можно ли ревакцинацию АКДС сделать Пентаксимом?
— Безусловно можно! Срок постановки ревакцинирующей дозы Пентаксим не изменяется и в Вашем случае составляет также 12 месяцев после третьей вакцинации АКДС, но стоит помнить еще и о том, что в составе вакцины Пентаксим есть еще и полиомиелитный компонент- необходимо учесть сроки ревакцинации против полиомиелита (если вакцинации АКДС и от полиомиелита выполнялись не одновременно, как это предусмотрено календарным планом вакцинации, а в разные дни).
Можно ли сделать ревакцинацию Пентаксимом?
— Можно, в случае если ревакцинации АКДС и от полиомиелита совпадают по срокам.
После Пентаксима сделали АКДС, можно ли продолжить вакцинацию снова Пентаксимом?
— Продолжать вакцинацию или выполнять ревакцинация после АКДС вакциной Пентаксим возможно с учетом вакцинации против полиомиелита.
Где сделать ребенку прививку Пентаксимом?
— Будем рады предложить Вам услуги Детского диагностического центра по вакцинации детей.
В январе поставили сыну прививку Пентаксим, врач сказала что нужно ставить ещё через 45 дней. А сколько нужно сделать прививку пентаксим? Каждый раз нужен осмотр врача?
— Прививка Пентаксим ставится трижды, с минимальным перерывом в 45 дней, и четвертая, ровно через год от третьей. Осмотр педиатром перед вакцинацией не просто «нужен», а строго необходим! Ведь при осмотре доктор решает вопрос: ставить прививку сегодня или перенести вакцинацию на другую дату? т. к. у ребенка на момент осмотра могут быть отклонения в состоянии здоровья, которые вероятно понесут за собой отрицательные последствия. Например, чтобы Вам было понятно: ребенок чувствует себя на приеме хорошо, а при осмотре выявлено «красное» горло, педиатр предлагает подойти на прививку в другую дату, а вечером у ребенка появился кашель, насморк и температура. И какая уж тут прививка?! Еще, кроме осмотра педиатра, в нашем центре перед вакцинацией необходимо сдать общие анализы крови и мочи, которые детки сдают не ранее, чем за 3 дня до вакцинации, чтобы быть на 100% уверенным, что данная вакцинация не навредит малышу.
к. у ребенка на момент осмотра могут быть отклонения в состоянии здоровья, которые вероятно понесут за собой отрицательные последствия. Например, чтобы Вам было понятно: ребенок чувствует себя на приеме хорошо, а при осмотре выявлено «красное» горло, педиатр предлагает подойти на прививку в другую дату, а вечером у ребенка появился кашель, насморк и температура. И какая уж тут прививка?! Еще, кроме осмотра педиатра, в нашем центре перед вакцинацией необходимо сдать общие анализы крови и мочи, которые детки сдают не ранее, чем за 3 дня до вакцинации, чтобы быть на 100% уверенным, что данная вакцинация не навредит малышу.
Если у Вас остались какие-либо вопросы касательно вакцинации, приглашаем Вас на бесплатную консультацию педиатра по прививкам. Прием доктора осуществляется по предварительной записи.
Записаться на консультацию Вы можете, позвонив по одному из номеров телефонов:
+7(496)797-01-70
+7(926)535-55-26
+7(925)518-83-86
Чтобы дети были здоровы — прививайте их своевременно и качественными вакцинами!
Возврат к списку
| Вид прививки | Возраст ребенка | Примечания |
| Первая вакцинация против вирусного гепатита В | Проводится новорожденному в первые сутки жизни | Инъекция делается в роддоме внутримышечно в плечо или бедро ребенка. Требуется письменное согласие на вакцинацию матери. |
| Вакцинация против туберкулеза (БЦЖ-М) | Проводится новорожденному на 3-7 день жизни | Инъекция делается в роддоме внутрикожно в левое плечо. Требуется письменное согласие на вакцинацию матери. Другие прививки можно проводить не ранее чем через 1 месяц после БЦЖ. |
| Вторая вакцинация против вирусного гепатита В | Проводится ребенку после 1 месяца от рождения | Если сроки были сдвинуты, то через 1 месяц после первой. Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Инъекция проводится внутримышечно в плечо или бедро ребенка. Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Инъекция проводится внутримышечно в плечо или бедро ребенка. |
| Первая вакцинация против дифтерии, коклюша, столбняка (АКДС) | Проводится ребенку в 3 месяца | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Ребенок должен быть совершенно здоров и после болезни должен пройти месяц. Инъекция проводится внутримышечно в плечо, бедро или под лопатку. Детям до года чаще всего делают в бедро. |
| Первая вакцинация против полиомиелита | Проводится ребенку в 3 месяца | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Вакцина против полиомиелита делается в один день с АКДС. Инактивированная полиомиелитная вакцина вводится подкожно под лопатку или в плечо, а также может быть введена внутримышечно в бедро. Вакцины закупаются за рубежом, поэтому заблаговременно узнавайте о ее наличие в поликлинике. Вакцинация производится трехкратно с интервалом в 45 дней. |
| Первая вакцинация против гемофильной инфекции | Проводится ребенку в 3 месяца | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Вакцина против гемофильной инфекции делается в один день с АКДС и вакциной против полиомиелита. Вводится внутримышечно в бедро или плечо, но при этом это должна быть другая рука или нога, в которую еще не производились инъекции. |
| Вторая вакцинация против дифтерии, коклюша, столбняка (АКДС) | Проводится ребенку в 4,5 месяца | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери через 45 дней после первой вакцинации. Инъекция вводится внутримышечно в плечо, бедро или под лопатку. |
| Вторая вакцинация против полиомиелита | Проводится ребенку в 4,5 месяца | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Вакцинация от полиомиелита выполняется в один день с АКДС через 45 дней после первой вакцинации. Инъекция выполняется подкожно в плечо, под лопатку или внутримышечно в бедро. Вакцинация от полиомиелита выполняется в один день с АКДС через 45 дней после первой вакцинации. Инъекция выполняется подкожно в плечо, под лопатку или внутримышечно в бедро. |
| Вторая вакцинация против гемофильной инфекции | Проводится ребенку в 4,5 месяца | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Вакцинация от гемофильной инфекции проводится в один день с АКДС через 45 дней после первой вакцинации. Инъекция выполняется внутримышечно в бедро или плечо, но при этом это должна быть другая рука или нога, в которую еще не производились инъекции. |
| Третья вакцинация против дифтерии, коклюша, столбняка (АКДС) | Проводится ребенку в 6 месяцев | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери через 45 дней после второй вакцинации. Инъекция вводится внутримышечно в плечо, бедро или под лопатку. |
| Третья вакцинация против полиомиелита | Проводится ребенку в 6 месяцев | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Вакцинация от полиомиелита выполняется в один день с АКДС через 45 дней после второй вакцинации. Живая оральная полиомиелитная вакцина закапывается в рот на лимфоидную ткань глотки. Пить и есть в течение часа строго запрещается. |
| Третья вакцинация против гемофильной инфекции | Проводится ребенку в 6 месяцев | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Вакцинация проводится в один день с АКДС через 45 дней после второй вакцинации. Инъекция проводится внутримышечно в бедро или плечо. |
| Третья вакцинация против вирусного гепатита В | Проводится ребенку в 6 месяцев | Прививка проводится в детской поликлинике после осмотра педиатра и письменного согласия матери через 6 месяцев после первой прививки. Инъекция проводится внутримышечно в плечо или бедро. Инъекция проводится внутримышечно в плечо или бедро. |
| Вакцинация против кори, эпидемического паротита, краснухи (КПК) | Проводится ребенку в 1 год | Прививка проводится в детской поликлинике после осмотра педиатра и письменного согласия матери. Инъекция вводится подкожно в бедро или плечо. |
| Первая ревакцинация против дифтерии, коклюша, столбняка | Проводится ребенку в 18 месяцев | Прививка проводится в детской поликлинике после осмотра педиатра и письменного согласия матери через год после законченой вакцинации. Способы введения те же. |
| Первая ревакцинация против полиомиелита | Проводится ребенку в 18 месяцев | Прививка проводится в детской поликлинике после осмотра педиатра и письменного согласия матери совместно с АКДС. Живая оральная полиомиелитная вакцина закапывается в рот на лимфоидную ткань глотки. Пить и есть в течение часа строго запрещается. |
| Вторая ревакцинация против полиомиелита | Проводится ребенку в 20 месяцев | Прививка проводится в детской поликлинике после осмотра педиатра и письменного согласия матери через 2 месяца после первой ревакцинации живой оральной полиомиелитной вакциной. |
| Ревакцинация против кори, краснухи, эпидемического паротита | Проводится ребенку в 6 лет | Вакцинация проводится в детской поликлинике после осмотра педиатра и письменного согласия матери через 6 месяцев после вакцинации. Основным условием применения вакцины является отсутствие в анамнезе перенесенных заболеваний: кори, краснухи, эпидемического паротита до 6 лет. Способ введения тот же. |
| Вторая ревакцинация против дифтерии, столбняка (АДС) | Проводится ребенку в 6-7 лет | Вакцинация проводится в детской поликлинике после осмотра педиатра и письменного согласия матери через 5 лет после первой ревакцинации. Инъекция вводится внутримышечно под лопатку. Инъекция вводится внутримышечно под лопатку. |
| Ревакцинация против туберкулеза | Проводится ребенку в 7 лет | Вакцинация проводится в детской поликлинике после осмотра педиатра и письменного согласия матери при отрицательной реакции Манту. Инъекция вводится внутрикожно в левое плечо. |
| Третья ревакцинация против дифтерии, столбняка | Проводится подростку в 14 лет | Вакцинация проводится в детской поликлинике после осмотра педиатра и письменного согласия матери через 7 лет после второй ревакцинации. Инъекция вводится внутримышечно под лопатку. |
| Третья ревакцинация против полиомиелита | Проводится подростку в 14 лет | Вакцинация проводится в детской поликлинике после осмотра педиатра и письменного согласия матери через 12 лет 2 месяца после второй ревакцинации. Живая оральная полиомиелитная вакцина закапывается на поверхность небных миндалин, чтобы сформировался иммунитет. Нельзя пить и есть в течение часа после прививки. |
«Врачу надо было отчитаться». Почему воронежцы отказываются от вакцинации детей. Последние свежие новости Воронежа и области
Госдума может ввести административную ответственность для родителей, отказавшихся от вакцинации детей без уважительной причины. Депутаты вплотную займутся этим вопросом, если информационная кампания Правительства относительно вакцинации не принесет пользы, заявили в комитете по вопросам семьи, женщин и детей ГД РФ в сентябре 2016-го. Ранее Роспотребнадзор обратился в парламент с законодательной инициативой ввести наказание для родителей за отказ от вакцинации ребенка и диагностики у него туберкулеза. Так чиновники надеются переломить тенденцию увеличения количества отказов от детских прививок.
В Воронежской области число «отказников» также растет. Корреспондент РИА «Воронеж» попыталась разобраться, почему родители отказываются от вакцинации детей и почему врачи настаивают на согласии.
По данным регуправления Роспотребнадзора на 1 августа 2016 года, в Воронежской области 1206 детей в возрасте от трех месяцев до 14 лет не привиты от полиомиелита. Из них 900 не получили вакцину по причине отказа родителей, остальные – в связи с медотводами. Против коклюша не привиты 1133 ребенка, в том числе 831 из-за отказа родителей.
«Ребенок стал изгоем общества»
Мать двоих детей Татьяна Гнеднева обратилась в прокуратуру Воронежа с жалобой на действия администрации детского сада №18. Трехлетняя дочь Соня пришла в сад без прививок и начала посещать младшую группу. Мама написала отказ от проведения вакцинации еще сразу после рождения девочки.
– Когда старшему сыну сделали третью прививку от полиомиелита, нам пришлось вызвать «скорую». Температура поднялась до 40 градусов, начались судороги, появилась угроза анафилактического шока. Теперь мы постоянно лечимся у аллергологов. Конечно, никто из врачей не стал связывать такое состояние с прививкой, но я решила больше не рисковать здоровьем своих детей, – объяснила Татьяна.
Врач из садика позвонила Татьяне в конце августа 2016 года. Медик сообщила, что из младшей группы Соню перевели в старшую, поскольку в младшую группу приняли ребенка, которому накануне сделали прививку от полиомиелита живой вакциной.
Работники детсада действовали в соответствии с федеральным законом «Об иммунопрофилактике инфекционных болезней». По нему непривитые дети могут посещать дошкольные учреждения, но их обязаны изолировать от детей, прошедших вакцинацию. Иначе есть угроза заражения для непривитых.
Однако согласно ст. 5 того же закона, на которую ссылается Татьяна, изолировать непривитого ребенка допустимо лишь в случае угрозы эпидемии или слабого здоровья самого ребенка. Татьяна сделала дочери иммунограмму в частной клинике. Иммунный статус оказался хорошим. Врач заключил, что ребенок может посещать группу с детьми, привитыми от полиомиелита.
Администрация детсада потребовала провести исследование в Роспотребнадзоре. Оно делается на платной основе. Татьяна написала заявление в прокуратуру.
Оно делается на платной основе. Татьяна написала заявление в прокуратуру.
– В России нет угрозы эпидемии полиомиелита, но мой непривитый ребенок становится в обществе изгоем. Мы угодили в замкнутый круг. Никто нам не дает никаких гарантий о дальнейшем постоянном пребывании дочки в младшей группе. В любой момент сюда могут принять другого ребенка со свежей прививкой, и Соню снова будут «отчуждать» в разные коллективы, – посетовала Гнеднева.
По словам Татьяны, впереди полная неизвестность и постоянные отпуска без содержания.
– В Роспотребнадзоре и районном отделе образования меня убеждали, что все делается именно в интересах ребенка. Но какие интересы, если у Сони начались нервные срывы и страх перед садиком вообще? Неужели в автобусе или песочнице у нас меньше риска заразиться, чем в садике? В Москве такой практики отчуждения непривитых детей нет. Я намерена привлечь общественное мнение к навязыванию вакцин и ущемлению прав непривитых детей в Воронеже, – заявила Татьяна.
Непривитому ребенку никто не запретит посещать детский садик или школу, поскольку это было бы нарушением его прав на получение образования. Но если в группе или в классе проводится вакцинация живой вакциной от полиомиелита, то незащищенного ребенка изолируют или совсем отстраняют от посещения детского сада и школы на 60 дней. Это делается ради безопасности самого ребенка, который может заболеть вакционоассоциированным полиомиелитом.Татьяна Селиванова
эпидемиолог,
ведущий консультант облдепартамента здравоохранения
«Прививки – только после тщательного обследования»
Федору Рылееву 19 лет, всю свою жизнь он провел в инвалидном кресле. В трехмесячном возрасте, на следующий день после прививки АКДС (адсорбированная коклюшно-дифтерийно-столбнячная), Федор с сильными судорогами попал в реанимацию. В два года у него диагностировали детский церебральный паралич.
– У меня нет никаких документальных подтверждений, что ребенок стал инвалидом после прививки. Врачи говорят, что Федя родился уже слабеньким с перинатальной энцефалопатией, эпилептическим синдромом. Но с таким диагнозом дается медотвод от прививок, а наш невролог в 10-й детской поликлинике не стала дожидаться результатов МРТ головного мозга и включила нас в график иммунизации. Как она мне потом объяснила: «Мне нужно было отчитаться перед СЭС». Но то были лихие 90-е, а я – совсем молоденькая, и сил судиться у меня не было. Все равно бы ничего не доказала, – поделилась Елена Рылеева.
При этом Елена ни в коем случае не призывает молодых родителей отказываться от прививок:
– Вакцинация детей нужна, особенно в наше время. Просто перед началом прививок настаивайте на тщательном обследовании ребенка, особенно у невролога.
Мама троих детей Марии Генодман написала отказ от прививок для младшей дочки.
Фото – из соцсети
– Решили, что до трех лет ничего делать не будем, накопим средства и потом сделаем все прививки платно, потому что не уверены в качестве бесплатных вакцин и условиях их хранения. Да, я боюсь, что после прививки у ребенка что-то пойдет не так. Если бы мои опасения были просто паранойей, то родителей бы не заставляли перед вакцинацией давать на нее согласие и подписывать свое ознакомление с наступлением возможных осложнений. Получается, что всю ответственность на себя в итоге берут родители, – отметила Мария.
«Вред от пробы Манту – фантазия»
В Воронежской области регистрируются случаи отказа родителей от диагностики туберкулеза – пробы Манту и Диаскинтеста. В 2016 году в регионе зафиксировано 40 таких отказов.
Пока у нас благополучная эпидситуация по туберкулезу. Но если в регионе вдруг фиксируется резкий скачок заболевания туберкулезом – это не просто «инфекционный вброс», а поэтапное накопление всех факторов риска.В числе таких факторов массовый отказ от проведения пробы Манту. Россия относится к 23 странам мира с высоким риском заражения туберкулезом. Поэтому законопроект о внесении ответственности родителей за отказ от прививок, на мой взгляд, полностью оправдан..
Сергей Корниенко
главный фтизиатр Воронежской области и ЦФО
Как отметила главный детский фтизиатр Воронежской области Ирина Иконина, отказы от прививок обычно идут по цепной реакции: одна мама отказалась, за ней – другая, третья и так далее.
– Выявить туберкулез общепринятыми клиническими методами невозможно. Только с помощью пробы Манту, Диаскинтеста или рентгенологического исследования. Если родители от всего этого отказываются, то фтизиатр не имеет права дать заключение об отсутствии заболевания у ребенка, – отметила Иконина.
По словам специалистов, анафилактический шок от прививки может случиться у одного ребенка из нескольких тысяч привитых детей.
– Это не чаще, чем такая же реакция на любые другие медикаменты. Самое распространенное «осложнение» после прививки – покраснение в области введения вакцины и незначительное повышение температуры. Также воронежские эпидемиологи фиксируют два-три случая в год болезненной реакции детского организма на противотуберкулезную вакцину – это лимфаденит, который быстро и успешно лечится, – пояснила Татьяна Селиванова.
Сергей Корниенко назвал «осложнения» от пробы Манту и Диаскинтеста мифом и больной фантазией «некоторых особо просвещенных родителей».
– Общественный транспорт представляет гораздо большую опасность для здоровья ребенка, чем проба Манту, – отметил Корниенко.
«Страшилки» про вакцинацию
Врачи уверены: отказываясь от прививок, родители подвергают угрозе жизнь и здоровье своих детей, нарушают их права. По мнению эпидемиологов, если «привитость» детей в регионе составляет 95%, то население защищено от заболевания. Этот показатель в Воронежской области пока держится, однако с учетом участившихся случаев отказа от прививок статус-кво может измениться в любое время.
Этот показатель в Воронежской области пока держится, однако с учетом участившихся случаев отказа от прививок статус-кво может измениться в любое время.
Главный эпидемиолог Воронежской области Ольга Дудникова одобряет законодательную инициативу об ответственности родителей за отказ от прививок:
– Международное медицинское сообщество уже выразило свою позицию, приравняв отказ от прививок ребенку к отказу его права на жизнь. В нашем регионе всегда были такие отказы. Чаще всего по религиозным мотивам. Осложнений после прививок люди боятся после «просвещения» в интернете. В соцсетях идет волна «страшилок» об опасности вакцинации для жизни и здоровья ребенка. Не исключено, что кто-то сознательно вбрасывает эту информацию, – отметила Дудникова.
По словам главного воронежского эпидемиолога, «страшилки» про осложнения ни научным, ни медицинским сообществом не доказаны. Всякий раз после детального разбирательства выясняется, что причиной заболевания были другие причины и факторы, никак не связанные с прививкой.
Вакцина от мигрантов
По мнению специалистов, сегодня вакцинация актуальна как никогда. Это связано с миграционными потоками, проходящими через Воронежскую область.
– Мигранты с Украины, Таджикистана приезжают к нам с корью и полиомиелитом. В таких эпидемиологически напряженных условиях прививки необходимы как никогда. Кроме того, турпоездки воронежцев даже в якобы благополучную Европу сейчас стали тоже особенно опасны из-за перенасыщения мигрантами, – пояснила Дудникова.
В связи с наплывом украинских беженцев Роспотребнадзор решил прививать всех несовершеннолетних украинских беженцев, если у них нет прививочного сертификата. Раньше украинским семьям по поводу наличия-отсутствия прививок верили на слово.
Непривитые дети служат проводником и распространением инфекции, которая «застревает» в регионе. Например, массовый отказ от прививок против кори в Воронежской области в 90-е годы спровоцировал вспышку этого заболевания на уровне чуть ли не времен Гражданской войны.В 2014 году на одной из воронежских свадеб работал больной корью музыкант. Заболели только непривитые гости торжества.
Ольга Дудникова
главный эпидемиолог Воронежской области
Заметили ошибку? Выделите ее мышью и нажмите Ctrl+Enter
Филиппин рискуют столкнуться с проблемой полиомиелита, поскольку родители пропускают вакцинацию детей: ВОЗ
МАНИЛА (Рейтер) — Филиппины рискуют иметь больше случаев полиомиелита, если они не резко увеличат вакцинацию детей в возрасте до 5 лет, заявила в среду Всемирная организация здравоохранения.
В стране Юго-Восточной Азии наблюдается вспышка инфекционного заболевания. Более широкая вспышка полиомиелита может свести на нет глобальные усилия по искоренению этой смертельно опасной болезни, которая остается эндемической только в трех странах — Афганистане, Нигерии и Пакистане.
Подтвержденные случаи заболевания на Филиппинах были вызваны полиомиелитом «вакцинного происхождения», а не диким типом вируса, который был ликвидирован в стране почти два десятилетия назад.
«ВОЗ серьезно обеспокоена ситуацией на Филиппинах», — заявила репортерам Рабиндра Абейасингхе, представитель ВОЗ на Филиппинах.
Охват иммунизацией на Филиппинах оральными вакцинами против полиомиелита составляет 66%, но должен быть на уровне 95%, сказал Абейасингхе. Лишь 40% детей в возрасте до 5 лет получили вакцину от полиомиелита путем инъекции.
«Если мы проведем вакцинацию, как обычно, и эти 30% не будут вакцинированы, вы увидите еще одну вспышку болезни через пару лет», — сказал он.
На Филиппинах в следующем месяце будет развернута программа иммунизации, которая первоначально будет нацелена на детей в двух районах южного региона Минданао, где на прошлой неделе был подтвержден первый случай полиомиелита и где вирус был обнаружен в канализационных системах.
Второй случай заболевания был также зарегистрирован на прошлой неделе в Лагуне, к югу от столицы Манилы, более чем в 1000 км от Минданао.
Подрыв доверия к вакцинам и плохой доступ к медицинским учреждениям являются одной из причин, по которым филиппинские дети не проходят вакцинацию, что усугубляет проблемы органов здравоохранения, уже ведущих борьбу со вспышками кори и денге.
ВОЗ предоставила Филиппинам доступ к пероральной полиомиелитной вакцине (ОПВ) против болезни 2 типа, которой в стране нет.
ОПВ, произведенные с 2016 года, больше не нацелены на штамм типа 2, поскольку дикий вирус полиомиелита типа 2 уже ликвидирован во всем мире с 2015 года, но ВОЗ все еще сохраняет запасы.
Штамм вируса полиомиелита 2 типа, полученный из вакцины, был обнаружен в двух зарегистрированных случаях, сказал Абейасингхе, добавив, что ВОЗ и агентство Организации Объединенных Наций по делам детей, ЮНИСЕФ, будут работать с Филиппинами над вакцинацией большего числа детей.
Случаи, вызванные вакцинацией, обычно возникают в местах с низким охватом вакцинацией и плохой санитарией, поскольку вакцинированные люди выделяют вирус, подвергая тех, кто не был вакцинирован, риск заразиться им.
Полиомиелит — это вирус, поражающий нервную систему и способный вызвать необратимый паралич в течение нескольких часов после заражения.Дети до пяти лет являются наиболее уязвимыми, но полиомиелит можно предотвратить с помощью вакцинации.
По данным ВОЗ, последний известный случай дикого полиомиелита на Филиппинах был зарегистрирован в 1993 году.
Редакция Жаклин Вонг
Статья о вакцине против полиомиелита
Дополнительное образование
Полиомиелит — это заболевание, которое можно предотвратить с помощью вакцин, вызываемое полиовирусом.
Этот вирус очень заразен и передается от человека к человеку в основном фекально-оральным путем.Чаще всего заражаются дети в возрасте до 5 лет. Семьдесят два процента инфицированных детей останутся бессимптомными, но продолжат выделять вирус, который может заразить других. В частности, вторжение вируса в центральную нервную систему (ЦНС) может привести к серьезным заболеваниям, включая паралич конечностей или диафрагмы. От полиомиелита нет лекарства, поэтому профилактика является ключевым моментом. Сегодня CDC рекомендует серию вакцин против полиомиелита в списке плановых детских прививок. В этом упражнении описывается механизм действия вакцин против полиомиелита, включая способы введения, составы, профили нежелательных явлений, подходящие группы пациентов, мониторинг и подчеркивается роль межпрофессиональной группы в ведении этих пациентов.
В частности, вторжение вируса в центральную нервную систему (ЦНС) может привести к серьезным заболеваниям, включая паралич конечностей или диафрагмы. От полиомиелита нет лекарства, поэтому профилактика является ключевым моментом. Сегодня CDC рекомендует серию вакцин против полиомиелита в списке плановых детских прививок. В этом упражнении описывается механизм действия вакцин против полиомиелита, включая способы введения, составы, профили нежелательных явлений, подходящие группы пациентов, мониторинг и подчеркивается роль межпрофессиональной группы в ведении этих пациентов.
Цели:
- Определите механизм действия трехвалентной вакцины против полиомиелита.
- Обрисовать график введения вакцины против полиомиелита.
- Рассмотрите возможные побочные эффекты вакцины против полиомиелита.
- Обобщите стратегии межпрофессиональной группы по улучшению координации помощи и коммуникации для продвижения вакцинации от полиомиелита и улучшения результатов лечения пациентов.
Показания
Полиомиелит — это заболевание, которое можно предотвратить с помощью вакцин, вызываемое полиовирусом.
Этот вирус очень заразен и передается от человека к человеку в основном фекально-оральным путем. Чаще всего заражаются дети в возрасте до 5 лет. Семьдесят два процента инфицированных детей останутся бессимптомными, но продолжат выделять вирус, который может заразить других. Попав в организм, вирус размножается в желудочно-кишечном тракте (ЖКТ) и в конечном итоге может привести к острому неспецифическому заболеванию, включая такие симптомы, как:
- Боль в горле
- Рвота
- лихорадка
- Усталость
- Головная боль
- Жесткость шеи
- Скованность / боль в конечностях
В частности, вторжение вируса в центральную нервную систему (ЦНС) может привести к серьезным заболеваниям, включая паралич конечностей или диафрагмы, который встречается примерно у 1 из 200 инфицированных. Пациенты с проявлениями полиомиелита со стороны ЦНС подвергаются особенно высокому риску смерти: от 5% до 10% в конечном итоге умирают из-за паралича диафрагмы. [1] От полиомиелита нет лекарства, поэтому профилактика является ключевым моментом.
Пациенты с проявлениями полиомиелита со стороны ЦНС подвергаются особенно высокому риску смерти: от 5% до 10% в конечном итоге умирают из-за паралича диафрагмы. [1] От полиомиелита нет лекарства, поэтому профилактика является ключевым моментом.
Инъекционная вакцина против полиомиелита доступна в Соединенных Штатах с 1955 года, что в конечном итоге привело к искоренению болезни в Соединенных Штатах к 1979 году. Сегодня CDC рекомендует серию вакцины против полиомиелита среди списка плановых детских прививок. [2]
Конкретные рекомендации относительно введения вакцины в США дают Центры по контролю и профилактике заболеваний (CDC) и, в частности, Консультативный комитет по практике иммунизации (ACIP).Рекомендации относительно плановой иммунизации детей против полиомиелита включают серию четырехдозовых вакцин инактивированной полиовакциной (ИПВ) в возрасте 2, 4, 6–18 месяцев и 4–6 лет.
Третью и четвертую дозы следует разделять минимум на 6 месяцев. Из-за использования комбинированных вакцин в детстве некоторые дети могут получить пять доз ИПВ, что считается безопасной практикой [3].
Предоставлены альтернативные рекомендации для графиков наверстывающей иммунизации детей или ускоренных серий вакцинации для взрослых или детей, которые путешествуют в районы мира, где передача инфекции является более высокой.
Нет никаких стандартных рекомендаций для взрослых относительно серии ИПВ, в основном потому, что большинство взрослых в Соединенных Штатах были вакцинированы в детстве. Тем взрослым, которые подвержены более высокому риску заражения, рекомендуется рассмотреть возможность вакцинации. Риск воздействия может увеличиваться при поездках в эндемичные районы, на производстве или при контакте с заведомо непривитыми людьми.
Серия IPV предназначена для обеспечения защиты от всех известных штаммов полиовируса дикого типа, включая типы 1, 2 и 3.[4]
В некоторых регионах мира рутинная вакцинация включает вакцинацию оральным полиомиелитом (ОПВ), а не ИПВ. Обе серии состоят из четырех доз. Ключевое отличие состоит в том, что OPV — это живой аттенуированный вирус. Серию, начатую с одного препарата, можно дополнить другим, если человек получит в общей сложности четыре дозы, причем последняя доза будет введена в качестве ревакцинации в возрасте от 4 до 6 лет.
Обе серии состоят из четырех доз. Ключевое отличие состоит в том, что OPV — это живой аттенуированный вирус. Серию, начатую с одного препарата, можно дополнить другим, если человек получит в общей сложности четыре дозы, причем последняя доза будет введена в качестве ревакцинации в возрасте от 4 до 6 лет.
Механизм действия
Хотя существует несколько составов вакцин против полиомиелита, в настоящее время в Соединенных Штатах используется только трехвалентная инактивированная вакцина против полиомиелита.Такая иммунизация от одного заболевания называется инактивированной полиовирусной вакциной. Вирус для этого препарата выращивают на культуре ткани почек обезьяны и инактивируют формальдегидом перед включением в вакцину. Вакцина действительно содержит консервант, а также следовые количества полимиксина B, стрептомицина и неомицина. Он также доступен в инактивированной форме в составе комбинированных вакцин DTaP / IPV / Hib, DTaP / Hep B / IPV и DTaP / IPV.
Инактивированные вакцины обеспечивают иммунитет, снабжая иммунную систему организма дозой инактивированного антигена.Поскольку этот антиген не живой, он не может реплицироваться в организме хозяина. Инактивированные вакцины не могут вызывать заболевание, поэтому их можно вводить хозяину с ослабленным иммунитетом. Однако их неспособность к репликации также дает меньший иммунитет, что требует введения нескольких доз вакцины. ИПВ, как и все другие инактивированные вакцины, вводится последовательно.
Напротив, OPV, используемый в других регионах мира, представляет собой живой ослабленный вирус. Три штамма вируса дикого типа ослабляются в лабораторных условиях перед их включением в пероральную вакцину.Это позволяет иммунной системе организма сталкиваться с вирусом менее опасным образом, но также позволяет создать гуморальный иммунный ответ для защиты реципиента от вреда, который может возникнуть в будущем.
Администрация
Иммунитет к полиомиелиту можно получить при использовании одного антигена ИПВ или в составе комбинированной вакцины. Объем вводимого раствора для каждого составляет 0,5 мл, но путь доставки отличается. Хотя ИПВ с одним антигеном можно вводить внутримышечно или подкожно, все три комбинированные вакцины следует вводить только внутримышечно.Место введения зависит от возраста и размера пациента, причем предпочтение отдается переднебоковой части бедра у младенцев и дельтовидной мышце у детей и взрослых.
Объем вводимого раствора для каждого составляет 0,5 мл, но путь доставки отличается. Хотя ИПВ с одним антигеном можно вводить внутримышечно или подкожно, все три комбинированные вакцины следует вводить только внутримышечно.Место введения зависит от возраста и размера пациента, причем предпочтение отдается переднебоковой части бедра у младенцев и дельтовидной мышце у детей и взрослых.
В случае ОПВ отдельные флаконы содержат 0,5 мл раствора вакцины, который вводится пипеткой в рот и проглатывается реципиентом.
Побочные эффекты
Серьезные реакции после плановой иммунизации редки. Частота аллергической реакции на обычные вакцины составляет 1 на миллион введенных доз.Чаще реципиент может испытывать местную реакцию на вакцину, включая покраснение или болезненность в месте инъекции.
Полиовирус вакцинного происхождения (VDPV) представляет собой небольшой риск в регионах, где уровень иммунизации низкий, и где вводится пероральная полиовакцина (OPV). Живой аттенуированный вирус может приобретать вирулентность, что создает инфекционную угрозу. Неизвестно, что это осложнение ИПВ, единственной вакцины против полиомиелита, используемой в США для плановой вакцинации детей с 2000 года.
Противопоказания
ИПВ противопоказана лицам, у которых была анафилаксия после введения предыдущей дозы вакцины или после приема стрептомицина, полимиксина B или неомицина, поскольку вакцина действительно содержит следовые количества этих веществ.
Инъекционная вакцина против полиомиелита безопасна и рекомендуется для введения лицам с иммунодефицитом и членам их семей, поскольку это не живая вакцина.Обратите внимание, что пероральная вакцина против полиомиелита живая и не должна вводиться лицам с ослабленным иммунитетом. [5]
ИПВ также безопасно вводить во время беременности или кормящей матери. [6]
О побочных реакциях после получения ИПВ сообщается в Систему сообщений о побочных эффектах вакцин (VAERS) согласно протоколу.
Мониторинг
Завершенная серия вакцины против полиомиелита обеспечивает высокий уровень иммунитета.После трех доз стандартной серии из четырех доз ИПВ эффективность составляет от 99% до 100%. Четвертая и завершающая доза назначается в качестве ревакцинации в возрасте от 4 до 6 лет. Не рекомендуется длительный мониторинг иммунитета.
Продолжительность защиты неизвестна, но предполагается, что она продлится несколько лет после завершения серии первичных вакцин. [7]
В регионах мира, где заболеваемость полиомиелитом высока и иммунитет обеспечивается в основном с помощью серии ОПВ, могут потребоваться бустерные дозы в дополнение к серии из четырех доз.
Токсичность
Противоядия от вакцины против полиомиелита не существует, и не зарегистрированы долгосрочные отрицательные эффекты инактивированной вакцины против полиомиелита.
Токсичность, связанная с пероральной вакциной против полиомиелита, не является специфической для препарата, а скорее, как можно было бы ожидать от любой живой вакцины. Как указывалось ранее, не следует применять живые вакцины людям с ослабленным иммунитетом.
Улучшение результатов команды здравоохранения
Вакцина против полиомиелита предотвращает потенциально изменяющие жизнь последствия полиомиелита.Медицинская бригада должна знать, что некоторые родители могут неохотно проводить эту вакцинацию для своих детей. Важно, чтобы все члены команды работали вместе, чтобы информировать пациентов и их семьи о том, что не было зарегистрировано долговременных негативных эффектов инактивированной вакцины против полиомиелита. Кроме того, осложнения заражения полиомиелитом могут быть серьезными и продолжительными. Работая в команде, медицинские работники могут информировать общественность о рисках и преимуществах вакцинации от полиомиелита. В конечном итоге, повышая уровень соблюдения, все члены сообщества будут защищены от этой разрушительной болезни. (Уровень 1)
(Уровень 1)
Информация о вакцине против полиомиелита | Национальная группа поддержки травм от вакцин
Полиомиелит ликвидирован в Соединенных Штатах, но детей по-прежнему регулярно иммунизируют инактивированной вакциной против полиомиелита (ИПВ) или комбинированными вакцинами против вируса полиомиелита.
Что такое вакцина против полиомиелита?
26 марта 1953 года американский исследователь доктор Джонас Солк объявил по национальному радио, что он успешно испытал первую вакцину против полиомиелита, вируса, вызывающего полиомиелит.
За год до создания вакцины эпидемия полиомиелита заразила 58 000 человек и унесла жизни 3 000 человек. Примерно 25 лет спустя, в 1979 году, полиомиелит был объявлен искорененным в Соединенных Штатах в результате широкомасштабных программ вакцинации от полиомиелита.
Вакцинация против полиомиелита не прекратилась, когда он был искоренен в США, потому что полиовирус по-прежнему представляет угрозу в некоторых частях Азии и Африки, и международные путешественники могут переносить болезнь. Даже если вы ранее были вакцинированы, вам может потребоваться ревакцинация перед поездкой.
Как называются вакцины против полиомиелита?
Существует два типа вакцин против полиомиелита:
- Инактивированная вакцина против полиомиелита (ИПВ)
- Оральная вакцина против полиомиелита (ОПВ)
Наиболее часто используемой вакциной является ИПВ, также известная как «вакцина Солка», которая состоит из инактивированных (убитых) штаммов всех трех штаммов полиовируса дикого типа.
Оральная вакцина OPV используется в некоторых частях мира, но не использовалась в США с 2000 года, поскольку имеет небольшой риск вызвать вакцино-ассоциированный паралитический полиомиелит (ВАПП), особенно у младенцев, а также у детей Гийена. -Синдром Барре (СГБ) и поперечный миелит.
Существует одна вакцина против полиомиелита:
- Ипол® (ИПВ) — инактивированная вирусная вакцина — трехвалентные типы 1, 2 и 3.
 Минимальный возраст = 6 недель
Минимальный возраст = 6 недель
Есть также четыре комбинированные вакцины против полиомиелита и других болезней:
- Kinrix® (DTaP-IPV) — Инактивированные бактерии и вирусы / IM — Лицензия на 5-ю (DTaP) и 4-ю (IPV) ревакцинацию через 4-6 лет
- Quadracel® (DTaP-IPV) — инактивированные бактерии и вирусы / IM — одобрено для 5-й (DTaP) и 4-й (IPV) бустерной вакцины через 4-6 лет
- Pediarix® (DTaP-HepB-IPV) — Инактивированные бактерии и вирусы / IM — Возрастной диапазон от 6 месяцев до 6 лет
- Pentacel® (DTaP-IPV / Hib) — инактивированные бактерии и вирусы / IM — возрастной диапазон от 6 месяцев до 4 лет
Кому сделают вакцину против полиомиелита?
Большинство людей получают вакцину от полиомиелита (ИПВ) в детстве.Это часть плановой серии иммунизации детей в США
.
Вакцины против полиомиелита обычно не рекомендуются для взрослых, но некоторым взрослым из групп высокого риска следует рассмотреть возможность вакцинации против полиомиелита, в том числе:
- Люди, путешествующие в определенные части мира
- Сотрудники лаборатории, которые могут справиться с вирусом полиомиелита
- Медицинские работники, которые могут лечить пациентов с полиомиелитом
Сколько снимков мне нужно?
Четыре прививки ИПВ обычно рекомендуются для U.С. дети. Большинству взрослых вакцина против полиомиелита не требуется, но взрослым из групп высокого риска и путешественникам в определенные страны можно рекомендовать 1-3 прививки.
Каков график иммунизации от полиомиелита?
Для наилучшей защиты детям следует сделать 4 дозы вакцины против полиомиелита. Вакцина вводится в виде инъекции (укола) в руку или ногу. В идеале дети должны получить по одной прививке в каждом из следующих возрастов:
- 2 месяца
- 4 месяца
- от 6 до 18 месяцев
- Бустерная доза в возрасте от 4 до 6 лет
График иммунизации от полиомиелита может отличаться для некоторых детей, включая детей, которые путешествуют в определенные страны, и детей, которым была сделана вакцина против полиомиелита в сочетании с другими вакцинами.
Большинству взрослых не нужна вакцина от полиомиелита, потому что они уже были вакцинированы от полиомиелита в детстве. Однако взрослым из группы высокого риска может потребоваться 1-3 дозы вакцины против полиомиелита, в зависимости от того, сколько доз вакцины против полиомиелита они получили в прошлом.
График иммунизации взрослых от полиомиелита: 1-я доза в любое время, 2-я доза через 1-2 месяца после 1-й дозы и 3-я доза через 6-12 месяцев после 2-й дозы.
Каковы общие побочные эффекты вакцин против полиомиелита?
Наиболее частые побочные эффекты вакцины против полиомиелита Ipol IPV:
- Боль, покраснение, отек в месте инъекции
- лихорадка
- Раздражительность
- Сонливость
- Суетливость
- Плач
- Потеря аппетита
Чтобы узнать больше о побочных эффектах вакцины против полиомиелита, посетите эту страницу: Побочные эффекты вакцины против полиомиелита.
Каковы серьезные побочные эффекты вакцин против полиомиелита?
Травма плеча, связанная с введением вакцины (SIRVA) — серьезный побочный эффект, который возникает, когда игла вакцины случайно попадает в сухожилие, связку или бурсу плеча. Это может вызвать хроническую боль и сильную слабость или ограниченную подвижность руки.
Анафилаксия — это тяжелая, опасная для жизни аллергическая реакция, которая может возникнуть после вакцинации против полиомиелита. Симптомы появятся через несколько часов и могут включать сыпь, головокружение, отек или затрудненное дыхание.Некоторые вакцины против полиомиелита содержат небольшое количество антибиотиков стрептомицина, полимиксина B или неомицина, которые иногда вызывают аллергические реакции.
Ниже приводится список серьезных побочных эффектов, которые наблюдались у пациентов, получивших вакцину от полиомиелита, но настолько редко, что неизвестно, были ли они на самом деле вызваны вакциной:
- Перемешивание
- Аллергическая реакция
- Анафилактический шок
- Артралгия
- Конвульсия
- Смерть
- Лихорадочный приступ (высокая температура, вызывающая приступ)
- Головная боль
- Реакция гиперчувствительности
- Сыпь и образование в месте инъекции
- Боль в суставах
- Лимфаденопатия (увеличение лимфатических узлов)
- Мышечные боли
- Миалгия
- Парестезия
- Сыпь
- Крапивница
Где я могу получить дополнительную информацию?
Связанные
Теги: ipvPolio
мутантных штаммов вакцины против полиомиелита вызывают больше параилзов, чем дикий полиомиелит: козы и газированные напитки: NPR
Медсестры делают оральную вакцину от полиомиелита сирийскому ребенку в лагере беженцев в Турции. Оральная вакцина против полиомиелита, используемая в большинстве развивающихся стран, содержит форму вируса, ослабленную в лабораторных условиях. Но это все еще живой вирус.
Оральная вакцина против полиомиелита, используемая в большинстве развивающихся стран, содержит форму вируса, ослабленную в лабораторных условиях. Но это все еще живой вирус.
Карстен Коалл / Getty Images
скрыть подпись
переключить подпись
Карстен Коалл / Getty Images
Медсестры делают пероральную вакцину от полиомиелита сирийскому ребенку в лагере беженцев в Турции.Оральная вакцина против полиомиелита, используемая в большинстве развивающихся стран, содержит форму вируса, ослабленную в лабораторных условиях. Но это все еще живой вирус.
Карстен Коалл / Getty Images
Впервые количество детей, парализованных мутантными штаммами вакцины против полиомиелита, превышает количество детей, парализованных самим полиомиелитом.
На данный момент в 2017 году в мире было зарегистрировано только шесть случаев «дикого» полиомиелита.Под «диким» чиновники здравоохранения подразумевают заболевание, вызываемое вирусом полиомиелита, естественным образом встречающимся в окружающей среде.
Напротив, в этом году был зарегистрирован 21 случай полиомиелита вакцинного происхождения. Эти случаи очень похожи на обычный полиомиелит. Но лабораторные тесты показывают, что они вызваны остатками пероральной вакцины против полиомиелита, которые попали в окружающую среду, мутировали и восстановили способность парализовать невакцинированных детей
«На самом деле это интересная загадка.Сам инструмент, который вы используете для ликвидации [полиомиелита], вызывает проблему «, — говорит Рауль Андино, профессор микробиологии Калифорнийского университета в Сан-Франциско.
Оральная вакцина против полиомиелита, используемая в большинстве развивающихся стран, содержит форму вируса, который был ослаблен в лаборатории. Но это все еще живой вирус. (Это другая вакцина, чем инъекционная вакцина, используемая в США и большинстве развитых стран. Инъекционная вакцина намного дороже и не содержит живых форм вируса.)
Но это все еще живой вирус. (Это другая вакцина, чем инъекционная вакцина, используемая в США и большинстве развитых стран. Инъекционная вакцина намного дороже и не содержит живых форм вируса.)
Андино изучает мутации вирусов. В исследовании, опубликованном в марте, он и его коллеги обнаружили, что ослабленный в лабораторных условиях вирус, используемый в пероральной вакцине против полиомиелита, может очень быстро восстановить свою силу, если он начнет распространяться самостоятельно. После вакцинации ребенка живым вирусом полиомиелита вирус размножается в кишечнике ребенка и в конечном итоге выводится из организма. В местах с плохой санитарией фекалии могут попасть в питьевую воду, и вирус может начать передаваться от человека к человеку.
«Мы обнаружили, что должно произойти только несколько [мутаций], и они происходят довольно быстро в первые месяц или два после вакцинации», — говорит Андино. «По мере того, как вирус начинает циркулировать в сообществе, он приобретает новые мутации, которые делают его практически неотличимым от вируса дикого типа. Это полиомиелит с точки зрения вирулентности и с точки зрения распространения вируса».
В июне Всемирная организация здравоохранения сообщила о 15 случаях паралича детей в Сирии от вакцинных форм полиомиелита.Эти случаи приходятся на два других случая полиомиелита вакцинного происхождения в начале этого года в Сирии и четыре в Демократической Республике Конго.
«В Сирии могут появиться новые случаи заболевания», — говорит Мишель Заффран, директор по ликвидации полиомиелита Всемирной организации здравоохранения. Он говорит, что лабораторные работы все еще ведутся еще около дюжины случаев паралича, чтобы подтвердить, полиомиелит это или что-то еще.
Все заболевшие в Сирии находятся на востоке страны недалеко от границы с Ираком.
Достаточно часто каждый год случаются одна или две небольшие вспышки полиомиелита вакцинного происхождения. Эти вспышки обычно происходят в зонах конфликтов, где рухнули системы здравоохранения.
«Эти вспышки происходят только в очень редких случаях и только в местах, где дети не вакцинированы», — говорит Заффран. Обычная вакцина против полиомиелита защищает детей от вакцинных штаммов вируса так же, как защищает их от обычного полиомиелита. Вспышки вакцинных заболеваний, по его словам, «происходят там, где есть большие очаги неиммунизированных детей, достаточно большие, чтобы обеспечить циркуляцию вируса.»
ВОЗ принимает массовые меры в ответ на вспышку болезни в Сирии. ВОЗ планирует работать с местными должностными лицами здравоохранения и группами помощи для вакцинации четверти миллиона детей в начале июля. Цель — охватить каждого ребенка младше 5 лет в этом районе. с двумя дозами двух разных типов вакцины против полиомиелита с интервалом в одну-две недели. Это было бы логистической проблемой в большинстве частей мира, не говоря уже о раздираемой войной Сирии.
«Доступ в эти районы ограничен ограничены из-за присутствия ИГИЛ », — говорит Заффран, что кажется преуменьшением.Восточная Сирия сейчас является домом для сирийцев, бежавших из Ракки (столицы ИГИЛ в Сирии), других частей страны и даже Ирака. «Также существует риск того, что боевые действия действительно могут переместиться в этот район».
Заффран уверен, что вирус вакцинного происхождения, циркулирующий в восточной Сирии прямо сейчас, может быть уничтожен огромным количеством вакцины.
«Мы знали, что у нас будут такие вспышки. Они были у нас в прошлом. Они продолжаются и сейчас.Мы знаем, как их найти, и мы знаем, как их прервать. У нас есть инструменты для этого, — говорит Заффран. — Так что это икота … очень прискорбная икота для бедных детей, которые были парализованы, конечно. Но что касается всей инициативы, то вы знаете, что это не что-то неожиданное ».
ВОЗ пытается постепенно отказаться от использования живой пероральной вакцины против полиомиелита, чтобы исключить риск того, что активный вирус в вакцине может мутировать в форму, которая может нанести вред непривитым детям.
Но на данный момент живая вакцина продолжает оставаться рабочей лошадкой в глобальной кампании по ликвидации полиомиелита по нескольким причинам. Во-первых, это дешево, всего около 10 центов за дозу по сравнению с 3 долларами за дозу инъекционной убитой вакцины. Во-вторых, ее можно вводить в виде капель в рот ребенку, что значительно упрощает введение, чем инактивированную или «убитую» вакцину, которую нужно вводить путем инъекции. В-третьих, на рынке просто не хватает убитой вакцины, чтобы вакцинировать каждого ребенка на планете, а производители вакцин не имеют возможности производить количество, которое потребовалось бы, если бы такой переход произошел немедленно.
И, наконец, живая вакцина полностью останавливает передачу вируса полиомиелита в сообществе, если вакцинировано достаточное количество людей. Убитая вакцина не полностью блокирует распространение вируса, потому что иммунизированный человек все еще может переносить и распространять вирус полиомиелита. И это важное различие между этими двумя типами вакцин, когда целью является искоренение вируса полиомиелита.
«Дело в том, что эта [живая оральная вакцина против полиомиелита] — единственный имеющийся у нас инструмент, который может искоренить болезнь», — говорит Заффран.
Эти усилия по искоренению были невероятно успешными. В 1988 году, когда началась кампания, ежегодно во всем мире регистрировалось 350 000 случаев полиомиелита по сравнению с шестью до сих пор в этом году.
Заффран считает, что оральная вакцина против полиомиелита сделала мир невероятно близким к искоренению ужасной болезни.
«Четыре региона мира полностью искоренили болезнь с помощью пероральной вакцины против полиомиелита», — отмечает он. «Конечно, мы должны признать, что было несколько случаев, когда дети были парализованы из-за вакцинного вируса, что вызывает сожаление.Но, как вы знаете, с точки зрения общественного здравоохранения преимущества намного перевешивают риск ».
Вакцина против полиомиелита — обзор
Испытание по последовательному графику cIPV с последующим введением OPV
Последовательные схемы cIPV с последующим введением tOPV, состоящие из одной или двух доз cIPV с последующим введением одной или двух доз tOPV, были зарегистрированы во многих странах. клинические испытания нескольких вакцин, содержащих cIPV (автономные или комбинации wP / aP [бесклеточный коклюш]) в восьми странах (Бразилия, Китай, Франция, Гватемала, Мексика, Тайвань, Великобритания и США) с 1986 г. (Sanofi Pasteur, исследования HE9812 и IPV33-EXT, неопубликованные, данные в файле). 143 143 146 148 149 207 218–231 Эти испытания были либо нерандомизированными открытыми исследованиями, либо РКИ между последовательными схемами cIPV с последующим tOPV и схемами только cIPV и / или tOPV. Результаты этих исследований демонстрируют, что введение хотя бы одной дозы cIPV в начале схемы увеличивает уровни сывороточных антител после первичной серии по сравнению с схемами только tOPV, а также индуцирует определенную степень защиты слизистой оболочки кишечника (см. « Иммунитет слизистых оболочек / защита, вызванная инактивированной вакциной против полиомиелита »позже).С 1997 по 1999 год в Соединенных Штатах использовался последовательный график cIPV с последующим tOPV, в котором две дозы cIPV вводились в возрасте 2 и 4 месяцев, а затем две дозы tOPV вводились в возрасте от 6 до 18 месяцев. и снова при поступлении в школу. Таблица 48.5 суммирует превосходную иммуногенность этого режима. 143–149 Израиль и Дания также какое-то время использовали такие последовательные графики, что дало успешные результаты. В Израиле использовались две схемы: cIPV в возрасте 2, 4, 6 и 12 месяцев с tOPV в возрасте 7 и 13 месяцев или cIPV в возрасте 2, 4 и 12 месяцев плюс tOPV в возрасте 4, 6 месяцев. , и 12-месячного возраста.Устойчивый полиомиелит в секторе Газа, несмотря на широкое использование tOPV, побудил власти перейти на смешанный последовательный график, что привело к быстрому сокращению изоляций диких штаммов. 232 Исследование, проведенное в Соединенном Королевстве, показало преимущества последовательной схемы, состоящей из одной дозы cIPV, за которой следуют две дозы tOPV с точки зрения иммуногенности. 222
Частное использование этого последовательного расписания было также предпринято в Румынии из-за необычно высокой частоты ВАПП, вызванной одновременными внутримышечными инъекциями. 233 В течение ограниченного времени младенцы в одной провинции Румынии получали cIPV в возрасте 2, 3 и 4 месяцев вместе с tOPV в возрасте 4 и 9 месяцев. 234 Схема хорошо переносилась и обладала высокой иммуногенностью. Впоследствии в этом регионе не было случаев полиомиелита, но было задействовано слишком мало детей, чтобы делать выводы о профилактике ВАПП.
Завершенное исследование в Чили 235 с использованием bOPV 1 и 3 сравнивало гуморальный и кишечный иммунитет после трех доз cIPV с двумя последовательными схемами cIPV с последующим bOPV 1 и 3 (cIPV-cIPV-bOPV 1 и 3 или cIPV -bOPV 1 и 3 -bOPV 1 и 3 ) в возрасте 8, 16 и 24 недель.Все получили пероральное контрольное заражение mOPV 2 на 28 неделе. На 28 неделе более 98% всех субъектов группы имели сероконверсию против типов 1 и 3, а сероконверсия типа 2 превысила 96% после трех или двух доз cIPV. Интересно, что в группе cIPV-bOPV 1 и 3 -bOPV 1 и 3 была достигнута 77,6% сероконверсия к типу 2. Важно отметить, что две трети не ответивших на вопросы типа 2 на 28 неделе в этой группе имели сероконверсию в течение 1 недели после заражения мОПВ 2 , что свидетельствует о примировании против типа 2, что дает комбинированный уровень защиты / примирования типа 2 для cIPV-bOPV на 92%. 1 и 3 -bOPV 1 и 3 последовательный режим.Как и ожидалось, материнские антитела значительно мешали иммунным ответам. Ключевым наблюдением этого испытания было то, что bOPV 1 и 3 , по-видимому, повышали уровни антител (а также кишечный иммунитет, измеренный по выделению типа 2 после заражения mOPV 2 ) против типа 2, что предполагает некоторый перекрестный (гетеротипический) усиливающий эффект против типа 2 (у субъектов, примированных одной дозой cIPV) двумя другими серотипами, включенными в bOPV 1 и 3 .
Ключевым преимуществом последовательной схемы вакцинации cIPV перед OPV является устранение риска VAPP, поскольку теперь хорошо задокументировано, что начало иммунизации против полиомиелита cIPV может устранить возникновение VAPP, связанного с первыми дозами OPV.Эта стратегия оказалась очень успешной в США 236 и в Венгрии. 154 С 1992 по 2006 год Венгрия перешла с трех ежегодных кампаний mOPV на последовательный график одной дозы cIPV с последующим tOPV и увидела полное прекращение VAPP.
С учетом последних данных, описанных выше, этот тип календаря может быть полезным в контексте, когда bOPV 1 и 3 будут использоваться исключительно в качестве вакцины OPV и где это будет иметь решающее значение для гарантии того, что иммунитет против полиомиелита 2 типа будет таким же высоким насколько это возможно в популяциях в случае повторного интродукции полиовируса типа 2 в эти сообщества.
Осложнения иммунизации | Американская академия педиатрии
- Rabia Agha, MD *
- * Колледж Альберта Эйнштейна
Медицина Медицинский центр Монтефиоре Бронкс, Нью-Йорк
Рекомендуемая литература
Рекомендации Консультативного комитета по практике иммунизации (ACIP):
Использование вакцин и иммунных глобулинов для лиц с измененными
Иммунокомпетентность.
MMWR . 1993; 42 (РР-4): 1-18Дифтерия, столбняк и коклюш:
Рекомендации по использованию вакцин и другим профилактическим мерам.
Рекомендации ACIP.
MMWR . 1991; 40 (РР-10): 1-28Риск серьезной острой болезни
Неврологические заболевания после иммунизации вакциной АКДС. Gale JL, Thapa PB,
Wassilak SG, et al.
ЯМА .1994; 271: 37-41
График иммунизации детей
включает несколько вакцин, которые защищают от ряда важных
бактериальные и вирусные возбудители. Эти вакцины состоят из живых
аттенуированные, убитые или инактивированные агенты, токсоиды или бактериальные
полисахариды, конъюгированные с белками. Живые аттенуированные вирусные вакцины
обязательными для детей являются корь-паротит-краснуха (КПК) и оральный полиомиелит.
вакцины (ОПВ). Другие доступные живые вакцины включают ветряную оспу, коровью оспу,
желтая лихорадка и БЦЖ брюшной тиф Ty21a (перорально).
Пациенты с ослабленным иммунитетом
можно безопасно иммунизировать убитыми или инактивированными вакцинами, хотя
эффективность иммунизации может быть снижена. Однако особые соображения
применяются к введению живых вакцин детям, чей иммунитет
системы скомпрометированы, и их можно разделить на отдельные группы:
Дети с тяжелой иммуносупрессией и врожденными иммунодефицитами
или со злокачественными новообразованиями, или кто получает химиотерапию, лучевую терапию,
или высокие дозы стероидов;Заражение вирусом иммунодефицита человека (ВИЧ)
дети;Дети с относительной недостаточностью иммунитета от
системные заболевания, например диабет или почечная недостаточность.
Дети в
первая категория не должна проходить иммунизацию живыми вирусными вакцинами. Неограниченный
с помощью эффективной иммунной системы хозяина вирус вакцины может реплицироваться
достаточно, чтобы вызвать болезнь. Кроме того, ОПВ не следует назначать
бытовые контакты пациентов с ослабленным иммунитетом; вирус вакцины распространяется
фекально в течение нескольких недель после введения и может заразить члена семьи
чья иммунная система нарушена. Это особенно важно, с другой
стороны, чтобы убедиться, что тесные контакты пациентов с ослабленным иммунитетом
защищен от кори.Этот вакцинный вирус не распространяется, и если он дикий
болезнь занесена в дом, она может быть разрушительной для
скомпрометированный хост.
Единственный…
Полиомиелит и корь могут вырасти после нарушения программ вакцинации
Повсеместное прерывание плановой иммунизации во всем мире во время пандемии коронавируса подвергает 80 миллионов детей в возрасте до 1 года риску смертельного заражения, вакцина- предотвратимые заболевания, согласно пятничному отчету Всемирной организации здравоохранения, ЮНИСЕФ и Гави, Альянса по вакцинам.
Группы обследовали 129 стран с бедными и средними доходами и обнаружили, что в 68 странах в некоторой степени нарушены услуги по вакцинации через клиники и крупные кампании по вакцинации.
Инициативы по борьбе с корью, например, были приостановлены в 27 странах, включая Чад и Эфиопию, а программы по полиомиелиту приостановлены в 38 странах, включая Пакистан и Демократическую Республику Конго.
Многие эксперты в области общественного здравоохранения говорят, что они обеспокоены тем, что смертность от болезней, включая холеру, ротавирус и дифтерию, может намного превысить смертность от самого Covid-19.
В отчете подчеркиваются предупреждения о полиомиелите, который недавно был почти полностью искоренен, — с трудом завоеванной победой, которая стала результатом массовых программ иммунизации, охвативших миллионы детей.
Доктор Сет Беркли, исполнительный директор Gavi, сказал, что в последние годы развивающиеся страны добились больших успехов в иммунизации против многих болезней. По его словам, до того, как разразилась пандемия, больше детей в большем количестве стран были защищены от большего числа болезней, которые можно предотвратить с помощью вакцин, чем когда-либо прежде.
«Из-за Covid-19 этот огромный прогресс сейчас находится под угрозой, что может привести к возрождению таких болезней, как корь и полиомиелит», — сказал он.
Возобновление программ иммунизации имеет решающее значение не только для предотвращения новых вспышек опасных для жизни заболеваний, — сказал он: «Это также обеспечит наличие инфраструктуры, необходимой для развертывания возможной вакцины против Covid-19 в глобальном масштабе».
Проблема снижения показателей вакцинации не ограничивается развивающимися странами. На этой неделе Центры по контролю и профилактике заболеваний сообщили, что уровень охвата среди младенцев штата Мичиган упал ниже 50 процентов для всех детских прививок.Нью-Йорк объявил, что в течение шестинедельного периода изоляции от пандемии количество доз вакцины, вводимых детям, снизилось на 63 процента по сравнению с тем же периодом прошлого года.
По словам министров здравоохранения и поставщиков медицинских услуг в исследуемых странах, существует ряд причин сбоев.
20 марта 2021 г., 13:42 ET
В конце марта было отменено до 80 процентов рейсов в Африку, доставляющих вакцины и шприцы.Медицинские работники, которые вводят вакцины, опасаются продолжать пользоваться имеющимися у них запасами, потому что у них нет достаточного защитного снаряжения. Родители боялись водить детей в поликлиники. Многие районы полностью заблокированы. И тысячи медицинских работников, которые в противном случае могли бы заниматься вакцинацией, отвлекаются на борьбу с Covid-19.
Международные эксперты в области общественного здравоохранения, в том числе W.H.O., первоначально рекомендовали остановить программы массовых вакцинаций, в частности, во время бушующей пандемии, чтобы защитить себя от дальнейшего распространения, вызванного длинными очередями детей, ожидающих прививок.
Но теперь официальные лица переходят к осторожному анализу риска и пользы. Отмечая, что вспышка Covid-19 во всем мире различается не только от страны к стране, но и в пределах национальных границ, Глобальная инициатива по искоренению полиомиелита, консорциум международных организаций, призывает страны внимательно оценить свои собственные ситуации и разработать альтернативу пандемии. безопасные стратегии вакцинации как можно скорее.
Из-за пандемии Нигерия, которая хорошо шла по плану, чтобы быть сертифицированной как страна, свободная от дикого вируса полиомиелита, была вынуждена отменить две кампании вакцины против полиомиелита в целевых районах, которые в противном случае были бы иммунизированы в общей сложности 37 человек.6 миллионов детей.
Кампании в Нигерии требовали, чтобы медицинские работники ходили по домам. «Мы не смогли выявить вакцины», — объяснил доктор Анис Сиддик, руководитель отдела иммунизации ЮНИСЕФ в Нигерии, почему программы были приостановлены.




 В числе таких факторов массовый отказ от проведения пробы Манту. Россия относится к 23 странам мира с высоким риском заражения туберкулезом. Поэтому законопроект о внесении ответственности родителей за отказ от прививок, на мой взгляд, полностью оправдан..
В числе таких факторов массовый отказ от проведения пробы Манту. Россия относится к 23 странам мира с высоким риском заражения туберкулезом. Поэтому законопроект о внесении ответственности родителей за отказ от прививок, на мой взгляд, полностью оправдан.. Минимальный возраст = 6 недель
Минимальный возраст = 6 недель