Рвота и жидкий стул у ребенка
Рвота и жидкий стул у ребенка
Консультации врачей специалистов: (812) 200-48-48
У ребенка (особенно на первом году жизни) пищеварительная система очень чувствительна не только к качеству пищи и ее соответствию возрастным возможностям, но и к любым резким изменениям в питании. Естественно, получив что-то неприемлемое или непривычное, организм стремится как можно скорее избавиться от этого, либо извергнув содержимое желудка через рот (рвота), либо резко ускорив прохождение неудобной пищи по кишечнику (понос). Однако погрешности питания, как и пищевые отравления, на самом деле не являются самыми распространенными причинами рвоты и (или) жидкого стула у детей — большая часть кишечных расстройств у малышей связана с кишечными инфекциями (бактериальными или вирусными).
Безусловно, тщательное соблюдение личной гигиены уменьшает риск возникновения кишечных инфекций, однако не существует методов, гарантирующих 100-процентную защиту от них вашего малыша — ребенок живет в нестерильном мире, населенном болезнетворными микроорганизмами, многие из которых способны передаваться не только контактным, но и воздушно-капельным путем. Поэтому не стоит проводить следствие для выяснения, кто именно из членов семьи заразил ребенка — все претензии к тому, кто создал микробов.
Поэтому не стоит проводить следствие для выяснения, кто именно из членов семьи заразил ребенка — все претензии к тому, кто создал микробов.
При рвоте и жидком стуле консультация врача абсолютно необходима. Особенно это касается рвоты — данный симптом может быть признаком ряда серьезных заболеваний, никак не связанных с желудочно-кишечным трактом. Если рвота сочетается с головной болью или появилась после травмы головы — вызывайте скорую помощь, не дожидаясь визита участкового врача. Сохраните до приезда врача несколько последних порций стула, герметично упаковав памперс или трусики в полиэтиленовый пакет, — скорее всего, доктор захочет их осмотреть.
Естественно, при рвоте и поносе нарушается основная функция пищеварительной системы — усвоение питательных веществ. Однако если дефицит питательных веществ организм ребенка может переносить довольно долго без серьезных последствий, то недостаток жидкости и соли (так называемые дегидратация или обезвоживание, вызываемые рвотой или жидким стулом) способен резко ухудшить состояние ребенка и вызвать серьезные осложнения.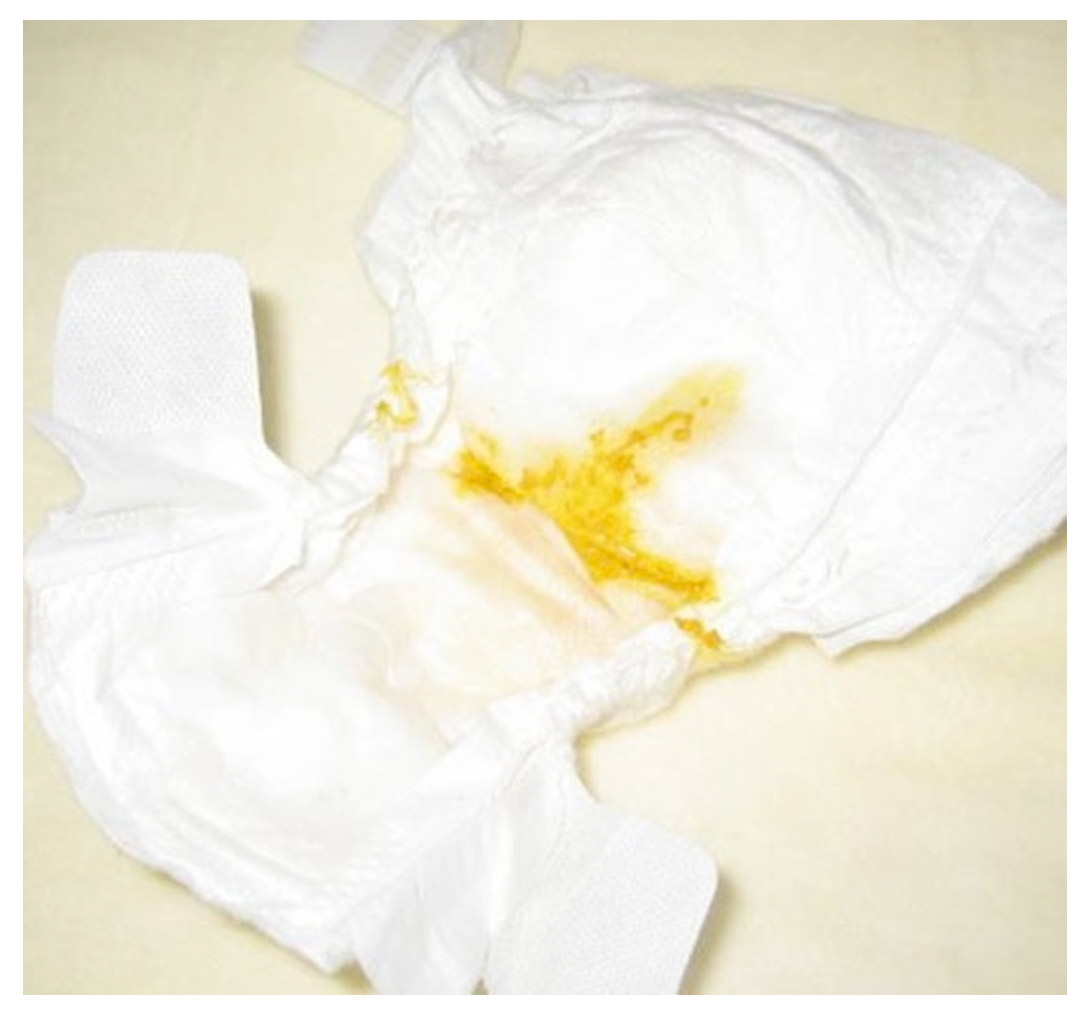 Поэтому первыми лечебными мероприятиями при рвоте и поносе являются голод и питье.
Поэтому первыми лечебными мероприятиями при рвоте и поносе являются голод и питье.
Голод
Если визит врача ожидается в ближайшие часы, кормить ребенка до его прихода не следует. В случае, когда срочная врачебная консультация невозможна, следует сделать перерыв в питании на 6–8 часов (у грудных детей это означает пропуск одного кормления). В дальнейшем ребенка кормят дробно (то есть часто и помалу). Детей, находящихся на грудном вскармливании, необходимо кормить через два часа, уменьшая при этом время самого кормления. У детей первого года жизни следует в первые сутки отказаться от прикорма, ограничившись грудным молоком или его заменителем. Более старшим детям можно предложить сухарики, галеты, рисовую кашу на воде. Основной принцип питания в данном случае — лучше недодать, чем передать (если ребенок не просит есть, кормить его вообще не нужно). Дальнейшие рекомендации по диете лучше получить у вашего доктора — как уже говорилось, при описываемых проблемах консультация врача абсолютно необходима.
Питье
Оно также должно быть дробным. Разовый объем жидкости для грудных детей не должен превышать 10–15 мл, у более старших детей — 30–100 мл (большие объемы, растягивая стенку желудка, могут провоцировать рвоту). Поить ребенка необходимо через 10–30 минут (чем меньше разовый объем, тем чаще следует поить). Суточный объем принятой жидкости не должен быть менее суточной потребности ребенка с учетом возросших потерь: для грудничка это — 800–1000 мл, для более старших детей — до двух-трех литров. Не бойтесь передозировать жидкость — здесь принцип прямо противоположный: лучше передать, чем недодать (имеется в виду суточный объем, а не разовая порция).
Разобравшись с количеством жидкости, есть смысл обсудить, чем же следует поить ребенка? Основным питьем могут быть вода, слабо заваренный чай, травяные чаи (например, ромашковый или детский желудочный чай). Если ребенок не привык к несладкому питью, для подслащивания лучше использовать фруктозу, поскольку сахароза, содержащаяся в обычном сахаре, активизирует бродильные процессы в кишечнике.
Однако, такое питье неспособно возместить потери солей (особенно эти потери велики при рвоте). Поэтому минимум половина суточного объема жидкости должна быть представлена солевыми растворами. В этом качестве удобнее всего использовать порошки Регидрон (они продаются в любой аптеке). Содержимое пакета растворяют в одном литре воды. При отсутствии Регидрона можно подобный раствор приготовить самим: 8 чайных ложек фруктозы или сахара и ⅔ чайной ложки соли на литр воды. Давать ребенку солевые растворы необходимо еще и потому, что даже при значительном дефиците воды в организме малыш будет отказываться от питья, если дефицит солей еще больше, чем дефицит воды.
Отметим, что при желудочно-кишечных расстройствах коррекция водно-солевых нарушений является основным лечебным фактором, значительно более важным, чем применение самых современных и действенных лекарств.
Лекарственные средства
И все-таки, какие лекарства можно дать ребенку при поносе и рвоте до прихода врача?
В самом начале заболевания могут быть полезны энтеросорбенты — полисорб, зостерин-ультра, полипефан, фильтрум (любимый всеми активированный уголь дать ребенку в действенной дозе весьма затруднительно). Также поможет нормализовать стул Смекта — три приема в день, детям старше двух лет — по целому пакетику, детям раннего возраста — один пакетик в сутки на год жизни. Перед употреблением пакетик Смекты следует растворить в 50 мл кипяченой воды (допускается — в молочных смесях). Если понос или рвота сопровождаются повышением температуры выше 38 ºС, температуру следует снижать, так как при повышенной температуре возрастают потери жидкости на увлажнение выдыхаемого воздуха.
Также поможет нормализовать стул Смекта — три приема в день, детям старше двух лет — по целому пакетику, детям раннего возраста — один пакетик в сутки на год жизни. Перед употреблением пакетик Смекты следует растворить в 50 мл кипяченой воды (допускается — в молочных смесях). Если понос или рвота сопровождаются повышением температуры выше 38 ºС, температуру следует снижать, так как при повышенной температуре возрастают потери жидкости на увлажнение выдыхаемого воздуха.
ЧЕГО ДЕЛАТЬ НЕ СЛЕДУЕТ?
Во-первых, не стоит пытаться промыть ребенку желудок — это насильственное мероприятие способно привести только к дополнительной потере солей. Кроме того, после этой малоприятной процедуры Вам вряд ли удастся напоить ребенка или дать ему необходимое лекарство.
Ни в коем случае не следует также самостоятельно, без назначения врача, давать ребенку антибиотики. Во-первых, сегодня антибиотики в лечении кишечных инфекций применяются не так часто. Во-вторых, они начинают действовать только на второй или третий день курсового применения, поэтому несколько часов – ничего не решают.
Широко рекламируемый Имодиум (синонимы — Лопедиум, Лоперамид) также нельзя применять самостоятельно — препарат не обладает лечебным эффектом по отношению к заболеванию, вызвавшему жидкий стул, он просто тормозит моторику кишечника. Кроме того, возрастные ограничения и возможные побочные действия этого препарата делают возможным его применение у детей только под контролем лечащего врача.
Еще раз подчеркну — при рвоте и (или) жидком стуле у ребенка своевременная (то есть немедленная) консультация врача абсолютно необходима. Обычно задержка с обращением к врачу связана с банальной причиной — родители просто боятся, что ребенка «заберут в больницу». При раннем обращении эти страхи совершенно не обоснованы — большинство случаев кишечных расстройств у детей протекают без особых проблем и могут лечиться дома. Необходимость госпитализации чаще бывает связана не с тяжелым течением самого заболевания (хотя бывает и такое), а с обезвоживанием, развившимся за время безуспешных попыток справиться с болезнью самостоятельно. В любом случае, врач может только предложить вам стационарное лечение — без вашего согласия вашего ребенка никто никуда не «заберет». И, наконец, последнее – сегодня следует учитывать, что у детей желудочно-кишечное расстройство может быть единственным начальным проявлением инфекции COVID 19.
В любом случае, врач может только предложить вам стационарное лечение — без вашего согласия вашего ребенка никто никуда не «заберет». И, наконец, последнее – сегодня следует учитывать, что у детей желудочно-кишечное расстройство может быть единственным начальным проявлением инфекции COVID 19.
Кантер М.И.
Врач педиатр высшей категории
Дети от 0 до 5 лет. Когда надо срочно вести ребенка к врачу?
Мы все очень волнуемся, когда заболевает ребенок; в том числе боимся, что его непременно отправят в больницу. А детская больница, как известно, дело такое: попадешь с одним, выйдешь — с другим. Именно поэтому мамы часто отказываются от госпитализации или откладывают визит к врачу, надеясь, что болезнь отступит сама, иные предпочитают онлайн-консультации на форумах и советы бабушек и подруг.
К счастью для всех мам, в большинстве случаев современная медицина позволяет поставить диагноз и оказать необходимую помощь очень быстро, прибегая к госпитализации лишь в крайнем случае. Примерно как в известном сериале с Хью Лори — и МРТ, и все нужные анализы, и КТ, и, что самое главное — грамотные врачи-педиатры и узкопрофильные специалисты. К сожалению, такой набор есть не во всех поликлиниках, но в одном месте в Москве есть точно — в отделении неотложной педиатрии ФГАУ «НМИЦ здоровья детей» Минздрава России, где врачам требуется обычно не более 2 часов, чтобы установить точный диагноз, взяв всех необходимые анализы и быстро получив их результаты, стабилизировать ребенка и отправить его домой, если нет угрозы для жизни и показаний для экстренной госпитализации.
Примерно как в известном сериале с Хью Лори — и МРТ, и все нужные анализы, и КТ, и, что самое главное — грамотные врачи-педиатры и узкопрофильные специалисты. К сожалению, такой набор есть не во всех поликлиниках, но в одном месте в Москве есть точно — в отделении неотложной педиатрии ФГАУ «НМИЦ здоровья детей» Минздрава России, где врачам требуется обычно не более 2 часов, чтобы установить точный диагноз, взяв всех необходимые анализы и быстро получив их результаты, стабилизировать ребенка и отправить его домой, если нет угрозы для жизни и показаний для экстренной госпитализации.
Если вы понимаете, что ваш ребенок нуждается в оперативной консультации специалиста, но по каким-то причинам откладываете визит к врачу, если боитесь, что ребенка тут же от-правят в больничную палату «для уточнения диагноза», или ему не окажут должного внимания, просто приезжайте в отделение неотложной педиатрии ФГАУ «НМИЦ здоровья детей» Минздрава России. Здесь сразу делают все необходимые исследования и оказывают ребенку помощь максимально качественно и быстро. Ежегодно в отделении получают помощь более 3000 детей, и только 2% из них врачи госпитализируют в круглосуточный стационар. Остальных отправляют домой после проведения всех необходимых процедур с соответствующими рекомендациями, или будут наблюдать несколько дней в дневном стационаре. Отделение принимает детей без предварительной записи, работает по ОМС, ДМС и на коммерческой основе.
Ежегодно в отделении получают помощь более 3000 детей, и только 2% из них врачи госпитализируют в круглосуточный стационар. Остальных отправляют домой после проведения всех необходимых процедур с соответствующими рекомендациями, или будут наблюдать несколько дней в дневном стационаре. Отделение принимает детей без предварительной записи, работает по ОМС, ДМС и на коммерческой основе.
Если вашему ребенку от 0 до 5 лет, не пренебрегайте визитами к врачу, потому что ваш ребенок входит в группу риска. Именно на этот возраст приходится большинство серьезных заболеваний, которые хорошо изучены медициной, прекрасно лечатся, но требуют оперативного врачебного вмешательства. Татьяна Владимировна Куличенко, заведующая отделением неотложной педиатрии ФГАУ «НМИЦ здоровья детей» Минздрава России, доктор медицинских наук, врач-педиатр высшей категории, эксперт ВОЗ, рассказала о том, в каких случаях стоит незамедлительно обращаться к специалистам детям младшего возраста (речь идет о детях первых 5 лет жизни).
Высокая температура (лихорадка)
Для начала важно определиться с тем, что такое лихорадка с точки зрения врача. Лихорад-ка – это повышение температуры тела до более чем 38 ºС, если измерение производится ректально (предпочтительно, так как это самый надежный способ определить температуру тела у любого человека), и более чем 37,5 ºС, если измерение производится в подмышеч-ной впадине.
Не всякая повышенная температура – очень плохой признак, но с детьми до трех лет лучше перестраховаться и обратиться к врачу максимально быстро. Законодательных «сроков терпения» нет; ждать три дня, как обычно говорят педиатры, не надо: все самые тяжелые инфекции развиваются очень быстро и могут быть угрожающими с первых часов болезни. Чем быстрее вы обратитесь к специалисту, тем будет лучше. Осмотр ребенка, инструментальные и лабораторные исследования помогут понять причину лихорадки и быстро стабилизировать состояние ребенка.
Если просто повышенная температура кажется вам недостаточной причиной для обращения к врачу, то обратите внимание на симптомы интоксикации:
- Ребенок отказывается пить (не есть, а именно пить).

- Наблюдается вялость и сонливость, трудно установить глазной контакт с ребенком (не-которые педиатры говорят про таких больных «ребенок смотрит в себя»).
Если у ребенка вместе с повышением температуры тела стала появляться какая-то сыпь на коже, то к врачу надо идти немедленно.
Кашель
Кашель – достаточно частый симптом у детей. Именно из-за того, что он кажется обычным, «понятным» признаком болезни, родители часто пропускают момент своевременного обра-щения к врачу. Кашель может быть вызван не только проблемами с органами дыхательной системы. Он может сигнализировать о неполадках в работе сердечно-сосудистой или пищеварительной систем. Его может вызвать даже серная пробка в ухе. Пока не устраните причину, симптом не исчезнет!
Незамедлительно везите ребенка к врачу, если:
- Ребенку меньше 6 месяцев (неважно, есть ли у него лихорадка и другие симптомы).
- У ребенка ночной кашель.
- У ребенка кашель до рвоты.

- Кашель не проходит больше 3 недель.
- Кашель «лающего» характера, такой кашель часто сопровождается осиплостью голоса и шумным дыханием.
Затруднения дыхания
Любое затруднение дыхания может быть жизнеугрожающим симптомом, особенно у детей первого года жизни. Как понять, что дыхание затруднено у младенца: при вдыхании видно втяжение по краю реберной дуги (ребенок как бы сильно втягивает живот при дыхании). За-труднение дыхания у детей старшего возраста можно заметить, если отсутствует плавность речи: ребенок не может говорить длинными предложениями (как правило, это обструктивный бронхит или астматические состояния).
Незамедлительно везите ребенка к врачу, если заметили у него признаки затрудненного дыхания, особенно если дыхание кряхтящее, стонущее или вы слышите хрипы или свисты при дыхании даже на расстоянии.
Рвота, диарея (понос, жидкий стул)
Эти симптомы часто связаны с простыми и известными всем нам состояниями, которые обусловлены крайне неприятными, но в современных условиях при правильном лечении не угрожающими жизни кишечными инфекциями. Но если ребенка не выпаивать специальными растворами для регидратации, не восполнять правильно объем потерь жидкости, то рвота и разжиженный стул опасны тем, что приводят к быстрому обезвоживанию и электролитным нарушениям из-за потери воды и солей.
Но если ребенка не выпаивать специальными растворами для регидратации, не восполнять правильно объем потерь жидкости, то рвота и разжиженный стул опасны тем, что приводят к быстрому обезвоживанию и электролитным нарушениям из-за потери воды и солей.
Случается, что разжиженный стул не является серьезной проблемой, если это случилось, например, один раз. Если вы наблюдаете его чаще 3 раз за сутки – это повод бить тревогу, особенно если вы заметили первые признаки обезвоживания:
- Уменьшение частоты и объема мочеиспусканий. Если ваш ребенок не мочился 5 часов – срочно обратитесь к врачу!
- Сухость кожи и слизистых оболочек: стало меньше слез, слюны, кожа стала сухой и непривычно дряблой.
- Жажда.
Когда нужно незамедлительно везти ребенка к врачу:
- Ребенок отказывается от питья (не хочет пить, несмотря на то, что очень обезвожен).
- Ребенок перестает мочиться (перерыв больше 5 часов).
- Ребенок вялый, капризный, не интересуется игрушками (даже если нет температуры).

- «Западают» глаза или родничок (такое бывает редко, но это грозный симптом).
- Появилась кровь в стуле (даже если нет поноса).
Кожные высыпания
Сыпь на коже всегда не является нормой. Если сыпь сопутствует повышению температуре, это всегда повод для срочного обращения к врачу. Есть дети, у которых диагностированы кожные заболевания (например, атопический дерматит или псориаз), в таком случае роди-тели обычно уже обучены, как вести себя при усилении сыпи или обострении кожного про-цесса. Тогда надо отправиться к доктору, если предпринятые рекомендованные вам ранее меры оказываются неэффективными – и вы, скорее всего, пойдете к аллергологу или дер-матологу, т.е. к известному вам узкому специалисту. Но если сыпь появилась впервые, если высыпания не связаны с понятными провоцирующими факторами, это повод обратиться к врачу. Далеко не все сыпи являются признаком тяжелой болезни, но четкий диагноз специалиста успокоит вас и позволит быстро справиться с проблемой.
Боли
Боль всегда симптом тревоги, которым организм человека сигнализирует об опасности. Ин-тенсивный и нарастающий болевой симптом, всегда является поводом для обращения к специалисту. Помните, что если у ребенка «режутся зубки» — это может быть причиной ка-призности и раздражительности ребенка, но в подавляющем большинстве случаев не вызывает повышения температуры выше 37,5*С или сильной боли. Поэтому не стоит списывать появившиеся симптомы на прорезывание зубов.
Как понять, что ребенку больно:
- Ребенок плачет, не успокаивается.
- Немотивированная возбудимость.
- Беспокойство (ребенок не может найти покоя, удобного положения).
Травмы головы и потеря сознания
Очень часто родители обращаются к врачу, только когда травма оставляет следы (гемато-ма, отечность). Если ребенок упал с некоторой высоты (даже если вы не видели, чем имен-но он ударился) или он ударился головой, не поленитесь сразу съездить к специалисту. Не всякая травма головы может пройти бесследно, а, главное, вы можете не видеть внутренние повреждения, случившиеся при травме.
Не всякая травма головы может пройти бесследно, а, главное, вы можете не видеть внутренние повреждения, случившиеся при травме.
Эпизод потери сознания, «обмякания» или судороги всегда являются поводом для обраще-ния к врачу безотлагательно.
Подробнее об отделении неотложной педиатрии ФГАУ «НМИЦ здоровья детей» вы можете прочитать на официальном сайте >>>
Понос у младенца
Диарея — одна из самых распространенных проблем с пищеварением ребенка. Она проявляется в разжижении стула и отличается от обычного стула по цвету и консистенции. И знать эти различия особенно важно, поскольку у младенцев при грудном вскарaмливании довольно жидкий стул — это норма.
Чаще всего инфекционная диарея случается летом, но иногда происходит и в другое время года. Как правило, инфекционные заболевания длятся несколько дней, то есть, чтобы диарея прошла, обычно нужно просто подождать.
Также причиной диареи может стать отравление, сильная аллергическаaя реакция и различные патологии желудочно-кишечного тракта. Понос у младенца — повод обратить внимание на общее состояние ребенка, его питание, а также, возможно, проконсультироваться с педиатром.
Понос у младенца — повод обратить внимание на общее состояние ребенка, его питание, а также, возможно, проконсультироваться с педиатром.
Не допускайте обезвоживания малыша
Важно давать ребенку много жидкости, даже если у него нет аппетита или жажды. Если приступы диареи не сильные — продолжайте кормить малыша. В течение дня давайте ему небольшие порции пюрированных продуктов, содержащих пектин. Попробуйте предложить ребенку рис, бананы, яблочное или картофельное пюре.
Если вы кормите ребенка смесью, добавьте туда чуть больше воды, чтобы смесь была более жидкой. Не давайте ребенку чаев, так как они не содержат необходимых солей, и фруктовых соков (где они в избытке), которые только увеличивают потерю жидкости. Если стул ребенка очень частый и жидкий (например, он испражняется каждый час, и подгузник при этом промокает), немедленно обратитесь к врачу, чтобы избежать интоксикации и обезвоживания организма.
Обратитесь за помощью
Если понос у младенца не проходит, обратитесь к врачу. Давать ребенку лекарства от диареи без предварительной консультации с врачом может быть опасно. Самостоятельное лечение может привести к подавлению деятельности кишечника!
Давать ребенку лекарства от диареи без предварительной консультации с врачом может быть опасно. Самостоятельное лечение может привести к подавлению деятельности кишечника!
К сведению родителей: При диарее почти всегда возникает раздражение в области, закрытой подгузником. Чаще меняйте подгузники и наносите на кожу вазелин или мазь с содержанием оксида цинка. Также можно использовать подгузники, внутренний слой которых уже пропитан вазелином — для защиты от раздражающих свойств жидкого стула.
Когда у младенца понос, сложно определить, когда пора звонить врачу, но если у ребенка есть хотя бы один из этих симптомов, звонить нужно немедленно:
сухость во рту, мало слез, темная моча или общий больной вид
стул с гноем или кровью, а также черный или зеленый стул
рвота, сопровождающая диарею больше 6 часов
высокая температура или боли в животе помимо диареи
Если ваш малыш родился совсем недавно, а консистенция стула вызывает у вас опасения, проконсультируйтесь с врачом, чтобы знать, какой стул считать нормой, а какой нет. Понос у новорожденного может быть вариантом нормы, если каких-то других неприятных симптомов вы не наблюдаете. Что делать при поносе у новорожденного? Во-первых, продолжайте кормить малыша. Если ребенок находится на грудном вскармливании, прикладывайте ребенка чаще, по требованию. Во-вторых, постарайтесь вместе с врачом разобраться в причинах диареи, а также выяснить, является ли это состояние отклонением от нормы. В любом случае, очень важно смотреть на общее состояние малыша.
Понос у новорожденного может быть вариантом нормы, если каких-то других неприятных симптомов вы не наблюдаете. Что делать при поносе у новорожденного? Во-первых, продолжайте кормить малыша. Если ребенок находится на грудном вскармливании, прикладывайте ребенка чаще, по требованию. Во-вторых, постарайтесь вместе с врачом разобраться в причинах диареи, а также выяснить, является ли это состояние отклонением от нормы. В любом случае, очень важно смотреть на общее состояние малыша.
Небольшие жалобы на боль в животе бывают у маленьких детей часто. Важно уметь грамотно справляться с ними дома, не вызывая скорую помощь по делу и без, а также знать, как можно облегчить состояние ребенка. Следуйте этим несложным рекомендациям, и ваш малыш быстро поправится!
Вирусный Гастроэнтерит (Дети 2–5 Лет)
В большинстве случаев причиной диареи и рвоты у детей является вирус. Это вирусный гастроэнтерит. Многие люди называют это «желудочным гриппом», но он не имеет никакого отношения к гриппу. Этот вирус поражает желудок и кишечный тракт. Заболевание длится от 2 до 7 дней. Диарея означает жидкий или водянистый стул, который отличается от обычных испражнений ребенка.
Этот вирус поражает желудок и кишечный тракт. Заболевание длится от 2 до 7 дней. Диарея означает жидкий или водянистый стул, который отличается от обычных испражнений ребенка.
У ребенка также могут быть следующие симптомы:
Боль или спазмы в животе
Тошнота
Рвота
Потеря контроля над испражнениями
Температура и озноб
Кровь в стуле
Основная опасность этого заболевания в том, что оно приводит к обезвоживанию. Это потеря организмом большого количества воды и минеральных солей. В таких случаях потери жидкости организмом необходимо восполнить. Это делается раствором для пероральной регидратации. Эти растворы можно приобрести в аптеках и большинстве продовольственных магазинов без рецепта.
Антибиотики для данного заболевания неэффективны.
Уход в домашних условиях
Следуйте указаниям вашего детского врача.
Если вы даете лекарства своему ребенку:
Не применяйте безрецептурные препараты от диареи, если только их не прописал врач.
От боли и температуры можно использовать ацетаминофен или ибупрофен. Или же другое лекарство в соответствии с предписаниями.
Аспирин в качестве жаропонижающего средства противопоказан детям до 18 лет. Его прием может привести к серьезным нарушениям работы печени и опасному для жизни состоянию, называемому синдромом Рейе.
Чтобы предотвратить распространение болезни:
Помните, что мыло и дезинфицирующее средства на основе спирта — лучший способ предотвратить распространение инфекции.
Мойте руки до и после ухода за своим больным ребенком.
Чистите туалет после каждого использования.
Утилизируйте загрязненные подгузники в герметичном контейнере.
Оградите ребенка от общения с другими, пока лечащий врач не разрешит.
Мойте руки до и после приготовления пищи.
Мойте руки и посуду после использования разделочных досок, столешниц и ножей, которые были в контакте с сырыми продуктами.
Храните сырое мясо вдали от приготовленных и готовых к употреблению продуктов.
Имейте в виду, что люди с диареей или рвотой не должны готовить пищу для других.
Как правильно поить и кормить
Основной целью при лечении рвоты или диареи является предотвращение обезвоживания. Для этого ребенку следует часто потреблять жидкости небольшими порциями.
Имейте в виду, что жидкость сейчас важнее пищи. За раз необходимо давать небольшое количество жидкости, особенно если у ребенка возникают спазмы в желудке или рвота.
При поносе: Если вы даете молоко ребенку и понос не прекращается, откажитесь от молока. В некоторых случаях молоко может усилить понос. Если это произойдет, используйте раствор для пероральной регидратации. Исключите яблочный сок, газированную воду, спортивные или другие подслащенные напитки. Напитки с сахаром могут усилить понос.
При рвоте: Начните с раствора для пероральной регидратации комнатной температуры. Давайте 1 чайную ложку (5 мл) каждые 5 минут. Даже если у ребенка рвота, продолжайте давать раствор. Большая часть жидкости будет поглощена, несмотря на рвоту. Через 2 часа без рвоты начинайте с небольшого количества молока или смеси и других жидкостей. Увеличьте количество в зависимости от переносимости. Не давайте ребенку простую воду, молоко, смесь или другие жидкости до тех пор, пока рвота не прекратится. По мере уменьшения рвоты давайте больше раствора для пероральной регидратации. Увеличьте промежуток между приемами. Продолжайте до тех пор, пока у ребенка не появится моча и пропадет жажда (не будет никакого интереса к питью). Если рвоты не было в течение 4 часов, возобновите кормление твердой пищей. После 24 часов без рвоты возобновите нормальное питание.
Постепенно можно возобновить нормальный рацион ребенка по мере улучшения его самочувствия. Не заставляйте ребенка есть, особенно если у него боль в желудке или спазмы. Не кормите ребенка за раз большими порциями, даже если он голоден. Табачный дым может ухудшить самочувствие ребенка. Со временем ребенку можно давать больше пищи при условии ее переносимости. Продукты, которые разрешены, включают зерновые, картофельное пюре, яблочный соус, пюре из бананов, крекеры, сухой тост, рис, овсянку, хлеб, лапшу, крендель, супы с рисом или лапшой и приготовленные овощи.
Если симптомы возвращаются, вернитесь к простой или нулевой лечебной диете.
Последующее наблюдение
Наблюдайтесь у своего педиатра или следуйте его указаниям. Если взят анализ кала или мазок на посев, обратитесь к врачу для получения результатов в соответствии с указаниями.
Звоните 911
Звоните 911, если у ребенка есть какие-либо из этих симптомов:
Затрудненное дыхание
Спутанность сознания
Чрезвычайная сонливость или потеря сознания
Проблемы с ходьбой
Быстрый пульс
Боль в груди
Скованность затылочных мышц
Судороги
Когда обращаться за медицинской помощью
В следующих случаях необходимо незамедлительно обратиться к врачу:
Боль в животе усиливается
Постоянная боль в нижней правой части живота
Повторяющаяся рвота после первых 2 часов приема жидкости
Эпизодическая рвота на протяжении более 24 часов
Продолжительный сильный понос на протяжении более 24 часов
Кровь в стуле или рвотных массах
Сниженная способность к пероральному приему пищи
Потемнение или отсутствие мочи в течение 6–8 часов у детей старшего возраста, от 4 до 6 часов для малышей
Капризы или плач, когда ребенка не получается успокоить
Необычная сонливость
Новые высыпания на коже
Понос длится более 10 дней
Температура (см. «Температура и дети» ниже)
Температура и дети
Всегда используйте цифровой термометр, чтобы измерить температуру ребенка. Никогда не используйте ртутный термометр.
Для младенцев и малышей используйте ректальный термометр должным образом. Ректальный термометр может случайно прорвать отверстие (перфорировать) в прямой кишке. Он также может переносить микробы из стула. Для правильного использования всегда следуйте указаниям производителя. Если вы чувствуете себя некомфортно, измеряя ректальную температуру, используйте другой метод. На приеме у педиатра, сообщите ему, какой метод вы использовали для определения температуры у ребенка.
Рекомендации относительно температуры. Ушная температура неточна до 6 месяцев. Не измеряйте оральную температуру, пока вашему ребенку не исполнится 4 года.
Младенцы до 3 месяцев:
Узнайте у врача, как правильно измерять температуру.
Ректальная или лобная (временная артерия) температура 38 °C (100,4 °F) или выше или по указанию врача
Температура подмышки 37,2 °C (99 °F) или выше либо по указанию врача
Ребенок в возрасте от 3 до 36 месяцев:
Ректальная, лобная (височная артерия) или ушная температура 38,9 °C (102 °F) или выше либо по указанию врача
Температура подмышки 38,3°C (101°F) или выше либо по указанию врача
Ребенок любого возраста:
Повторная температура 40 °C (104 °F) или выше или по указанию врача
Температура, которая держится более 24 часов у ребенка в возрасте до 2 лет. Или температура, которая держится 3 дня у ребенка в возрасте 2 лет и старше.
Понос у грудничка — чем вызван и как лечить
У младенца нередко происходят изменения цвета, консистенции и частоты стула. Поскольку дети отличаются от взрослых, стул грудничка становится источником многих вопросов и забот родителей — нормален ли именно такой кал для новорожденного, почему у ребенка зеленый жидкий стул? Понять, что говорит содержимое подгузника малыша о его здоровье, каковы причины поноса у грудничка, как лечить понос у ребенка, чтобы он быстрее почувствовал себя лучше, поможет к. м. н., врач высшей категории, врач-педиатр и заместитель заведующей детским центром «Мать и дитя» на Савеловской Алла Анатольевна Щербакова.
— Алла Анатольевна, расскажите, пожалуйста, что такое понос (диарея) у грудничка.
— Понос — это заболевание, функциональное расстройство желудочно-кишечного тракта, которое сопровождается жидким стулом. Существует Бристольская шкала стула, по которой поносом принято считать жидкость или полужидкость с твердыми комочками. Для здоровых детей понос не характерен.
— Каковы симптомы этой проблемы и как маме отличить понос от нормального кала?
— Понос у маленьких детей бывает достаточно редко. Однако по статистике Всемирной организации здравоохранения, функциональное расстройство желудочно-кишечного тракта, сопровождающееся поносом, стоит на втором месте среди причин смерти у детей первого года жизни.
- Жидкий стул грудничка — это норма.
У ребенка первого, второго месяца жизни стул более жидкой консистенции, чем у взрослого. Если у ребенка стул консистенции яичного желтка и он опорожняет кишечник после каждого кормления, но хорошо прибавляет вес, ест и спит, весел и не плачет, то это не должно вызывать у мамы беспокойства.
Важно! Понос — это не просто жидкий стул. Если ребенок первых месяцев жизни не набирает вес и у него частый водянистый, пенистый или жидкий стул со слизью или кровью — это повод сразу же обратиться к своему педиатру.
— Алла Анатольевна, что может стать причиной диареи у грудничка?
— Для ребенка первых месяцев жизни основная причина поноса — пищевая непереносимость, для ребенка второго полугодия жизни и второго года жизни — кишечная инфекция вирусной природы. Но почему у грудничка понос, в каждом случае должен решать врач.
Пищевая аллергия у грудного ребенка возникает на питание, которое он получает, чаще всего на белок коровьего молока. Причины аллергии у грудничка:
- у ребенка исключительно на грудном вскармливании — употребление кормящей мамой молочных продуктов;
- у ребенка на искусственном вскармливании — реакция на коровий белок молочной смеси;
- у ребенка на смешанном вскармливании — в большей степени аллергия на молочную смесь, в меньшей степени аллергия на мамино молоко.
Заражение грудничка кишечными инфекциями происходит через грязные ладошки и игрушки (когда ребенок начинает ползать, брать своими руками предметы с пола, играть на улице).
Признаки кишечной инфекции у ребенка:
- отказ от еды;
- снижение аппетита;
- повышение температуры;
- рвота.
— О чем говорит цвет стула у грудничка на грудном и искусственном вскармливании — каковы норма и опасные ситуации?
— За цвет стула отвечают желчные пигменты, которые вырабатываются печенью, скапливаются в желчном пузыре и выделяются при питании, помогая пищеварению. Они окрашивают стул ребенка в желтый, зеленый или оливковый цвет. Поэтому если ребенок хорошо себя чувствует и хорошо прибавляет вес, а стул имеет зеленовато-желтый оттенок, — это норма до года.
- У грудничка понос желтого цвета
Если у ребенка 4, 5 или 6 месяцев желтый стул и поднялась температура, стул участился и стал водянистым и обильным, снизился аппетит — это признаки кишечной инфекции.
- У грудничка понос со слизью
Слизь в стуле — это продукты деятельности бокаловидных клеток кишечника, которые выделяют слизь. Слизь в кале у ребенка — признак воспалительного колита толстой кишки (показатель пищевой аллергии или финального этапа завершения кишечной инфекции). Слизи в стуле быть не должно.
— Понос без температуры у ребенка — что это может означать и что делать маме?
— Не игнорируйте понос без температуры у грудничка. Это может быть проявлением патологических состояний. Таких, как:
- Пищевая аллергия — ее причину определит врач, который также скажет, что нужно делать маме.
- Антибиотикоассоциированная диарея — у детей она возникает на фоне лечения инфекционного заболевания, которое связано с деятельностью клостридий и их токсинами, что и сопровождается поносом с кровью. Такое серьезное состояние требует обращения к врачу.
- Непереносимость глютена — длительная диарея при целиакии не поддается традиционному лечению и не похожа на течение кишечной инфекции. Предположение о наличии такого заболевания требует дополнительного обследования, наблюдения и как минимум консультации грамотного педиатра и детского гастроэнтеролога.
— Алла Анатольевна, может ли понос начаться при прорезывании зубов?
— В период прорезывания может быть нарушение стула, но оно не связано с тем, что у малыша режутся зубки. Прорезывание зубов — это норма, физиологический процесс, который происходит у всех детей. Понос — это не норма, а патологическое нарушение работы желудочно-кишечного тракта (ЖКТ), которое сопровождается жидким стулом.
— Понос на прикорм — что считать нормой, а что проблемой в такой ситуации?
— Первый прикорм вводится здоровому ребенку во втором полугодии жизни. Начиная с 6 месяцев, мама будет постепенно вводить в меню малыша овощные пюре, каши, фруктовые пюре и другие продукты прикорма.
Введение прикорма у ребенка может сопровождаться нарушением характера стула. Но я бы не сказала, что это понос. Цвет стула может измениться в ответ на цвет прикорма, не переживайте и не волнуйтесь.
Беспокоиться и обратиться к врачу необходимо, если при введении прикорма у ребенка обострился атопический дерматит, появились слизь в стуле, высыпания на коже. Важно определить причину обострения (пищевая аллергия, кишечная инфекция или просто реакция на прикорм). Маме нужно убрать прикорм на один-два дня, понаблюдать за ребенком и дальше с врачом решать, какую тактику поведения выбрать.
— Какие медицинские анализы нужно сдать при поносе?
— Если ребенок плохо прибавляет вес, у него понос, нарушения характера стула (слизь, кровь в стуле), осмотреть его и назначить исследования (а потом и оценить их результаты) должен врач.
Какой анализ надо сдать при поносе у ребенка
- Анализ на дисбактериоз. Но стоит помнить, что такого диагноза, как дисбактериоз, нет, и лечить ребенка от условно патогенных микроорганизмов, которые находятся в его кишечнике, никакого смысла не имеет.
- Копрограмма — исследование кала под микроскопом. С его помощью врач делает выводы об органолептических, биохимических и бактериоскопических свойствах стула.
- Посев на кишечную группу — исследование на кишечные вирусы (норовирусы, ротавирусы, бокавирусы) для исключения кишечной инфекции.
- Общий анализ крови с лейкоформулой — для определения тактики назначения антибиотиков в тяжелых случаях (при лечении кишечной инфекции).
- УЗИ брюшной полости — комплексное ультразвуковое обследование для определения причин нарушения работы желудочно-кишечного тракта у ребенка.
— Нужно ли сдавать какие-либо анализы маме и когда?
— Кормящие мамы часто просят назначить анализ на стафилококк и аллергию. Если болеет ребенок, то особого смысла обследовать маму нет. Стафилококки — это условно патогенные микробы, которые живут на коже и в протоках молочных желез здоровых женщин. Вызывать заболевание они могут при определенных условиях.
В 30 % случаев в грудном молоке здоровых женщин имеются стафилококки. Лечение не требуется.
Показания для анализа грудного молока на стерильность также нет, потому что мамино молоко не должно быть стерильно. Грудное молоко содержит микробиоту, которая характерна именно для этой мамы и которой она будет населять кишечник ребенка.
— Последствия поноса — как с ними бороться?
— Диарея заставляет организм ребенка терять жидкость и электролиты. Это приводит к обезвоживанию и потере 10 % и более от массы тела. Такое состояние бывает опасным, особенно для маловесных детей и детей младшего возраста. Лечение проводится в госпитале (инфузионная терапия или дегидратация с помощью капельницы).
Кроме того, госпитального лечения и наблюдения в условиях стационара требуют серьезные осложнения кишечных инфекций. Если малыш писает мало или мочеиспускание отсутствует — это может быть тревожным признаком геморрагического синдрома у детей грудного возраста, который сопровождается почечной недостаточностью.
К косвенным последствиям перенесенной кишечной инфекции иногда относят опрелости (в стуле содержатся пищеварительные ферменты, которые раздражают кожу при диарее).
Важно! Признаки поноса у грудничка, которые требуют встречи с врачом в течение дня:
- Жидкий стул и отсутствие прибавки в весе.
- Появление крови в стуле.
- Сочетание поноса и рвоты.
- Обесцвеченный стул белого цвета.
— Средства от поноса для детей до 1 года — что назначает врач, а что мама может использовать самостоятельно?
— Чем лечить понос у грудничка или жидкий стул у годовалого ребенка, всегда зависит от состояния малыша и мнения его доктора.
Кишечная инфекция проходит (1—3 дня), стул и аппетит восстанавливаются, температура спадает чаще всего на фоне симптоматического лечения без дополнительных лечебных мероприятий. Врач может рекомендовать диету без молока, грубой растительной клетчатки, сахара. Могут быть назначены ферменты (добавляются в еду и помогают пищеварению), энтеросорбенты (принимаются без еды и абсорбируют токсические продукты распада вирусов) или биопрепараты (вытесняют из микробиоты патогенные вирусы и заселяют хорошими штаммами кишечник).
Если говорить о пищевой аллергии и поносе у грудничка при грудном вскармливании, то маме может быть рекомендована безмолочная диета. Если понос у грудничка возник при искусственном вскармливании — малышу подбирается специальная лечебная молочная смесь. Когда в течение месяца ребенок получает питание, которое ему подходит, у него должна появиться явная положительная динамика (прибавка веса, значительное улучшение самочувствия).
— Как облегчить состояние ребенка при поносе?
— 10 лет назад для лечения поноса при кишечной инфекции назначали водно-чайную паузу — ребенка ничем не кормили и давали в течение дня только питье. Сейчас считается, что такие паузы не нужны и маленький пациент страдает больше от голода, чем от проявления кишечной инфекции.
Кормить ребенка при поносе нужно маленькими порциями и более дробно (сократить интервал между приемами пищи и уменьшить объем одного кормления). Не нужно давать воду или допаивать малыша. В случае дегидратации при детской диарее показаны чай, минеральная вода, кисель, компот из сухофруктов.
Стул ребенка — показатель его здоровья. Так что не спешите выбрасывать подгузник и обратите внимание на его содержимое. Если подозреваете у грудничка понос, обязательно обсудите ситуацию с педиатром, особенно если у вас ребенок первых месяцев жизни. Понос — это патология и частый признак кишечной инфекции или пищевой аллергии у ребенка до года. Забота и внимание мамы, консультация врача и соответствующее лечение — все, что нужно ребенку, чтобы справиться с диареей, быть здоровым и счастливым.
Врач-педиатр
Алла Анатольевна Щербакова
*Идеальным питанием для грудного ребенка является молоко матери. ВОЗ рекомендует исключительно грудное вскармливание в первые 6 мес. МАМАКО® поддерживает данную рекомендацию. Перед введением в рацион малыша новых продуктов проконсультируйтесь со специалистом.
Диета при поносе у ребенка в 1 год
Когда ребенок болен — это всегда серьезное испытание для семьи. Тем более, если у малыша отмечается рвота, частый жидкий стул, повышение температуры тела, он отказывается от еды. В таких случаях перед родителями закономерно встает вопрос: что делать?
Первое, что нужно сделать — это обратиться к врачу. В большинстве случаев данное состояние связано с острой кишечной инфекцией и может привести к серьезным последствиям для малыша. А своевременно начатое лечение позволяет быстро справиться с проблемой.
Второй значимый вопрос, встающий перед родителями больного ребенка — это вопрос правильной организации питания. К сожалению, до сих пор можно встретить рекомендации по прекращению кормления ребенка во время поноса, однако этого категорически делать нельзя.
Было доказано, что «водно-чайные» паузы и голодные диеты значительно ослабляют защитные функции организма ребенка и приводят к задержке восстановительных процессов в кишечнике. Поэтому в настоящее время большинство педиатров настаивают на обязательном продолжении питания ребенка при острых кишечных инфекциях, но с обязательным учетом последних достижений нутрициологии.
Главными принципами организации питания ребенка с диареей должны быть:
| Поэтапность | Развитие заболевания имеет стадийность, каждой стадии должны соответствовать определенные подходы к диетотерапии |
| Учет возраста ребенка | Для каждого возраста должны выбираться свои продукты и свои схемы их назначения |
| Учет тяжести болезни |
Выделяют три основных этапа диетотерапии. Первый этап соответствует острому периоду заболевания, когда отмечается максимальные проявления заболевания (рвота, жидкий стул, повышение температуры тела), и ребенок может отказываться от привычного питания. В этот период правильное питание является неотъемлемой частью лечения. И от правильной организации диетотерапии у ребенка во многом зависит успех лечения.
Второй этап — это период восстановления. Уже нет тех проявлений заболевания, которые отмечались у малыша в остром периоде, у ребенка появляется аппетит, он становится активнее, но нужно обязательно помнить, что любая острая кишечная инфекция приводит к значительным изменениям в организме ребёнка. Это и нарушение микрофлоры желудочно-кишечного тракта, и дисфункция ферментных систем, желчеотделения и других процессов пищеварения. Требуется время для восстановления правильности функционирования желудочно-кишечного тракта, что требует щадящего режима питания на этом этапе. Нарушение диеты в этот период может привести к формированию хронической патологии желудочно-кишечного тракта.
Третий этап диетотерапии направлен на постепенный переход к обычному для данного малыша питанию. Дети, находящиеся на грудном вскармливании, должны продолжить питание грудным молоком. Если ребенок находится на искусственном вскармливании, врач назначит смесь, которая соответствует состоянию ребенка. У детей старше года необходимо исключение из рациона цельного молока, им также показано назначение кисломолочных продуктов в качестве диетотерапии, благоприятные свойства которых обусловлены целым рядом положительных качеств: наличие молочной кислоты придает продукту выраженные бактерицидные свойства и подавляет рост патогенной микрофлоры, доказано положительное влияние этих продуктов на микробиоценоз кишечника, секреторную функцию пищеварительных желез и перистальтику кишечника, а также они обладают иммуномодулирующими свойствами.
Одним из важных компонентов диетотерапии является использование безмолочных каш с про- и синбиотиками. В клинических исследованиях показано, что назначение данной диетотерапии способствует более быстрому купированию основных симптомов кишечной дисфункции, а также восстановлению микрофлоры кишечника.
Наиболее правильно начинать с рисовой каши, так как она обладает выраженными сорбционными свойствами и помогает купировать диарею. По мере выздоровления ребенка можно включать в рацион овсяную и гречневые каши.
Важным компонентом на первом этапе диетотерапии являются овощи и фрукты. Предпочтение следует отдавать тем продуктам, которые содержат пектин (печеное яблоко, отварная морковь), так как они способствуют сорбции возбудителей и их токсинов. Не показано на первом этапе диетотерапии использование в питании свежих овощей и фруктов, а также соков.
Второй этап — состояние пациента улучшается, ребенок становится активным, улучшается аппетит, а у некоторых детей он даже становится повышенным, что нередко родители воспринимают как сигнал к усиленному питанию. Этого категорически делать нельзя, так как организм ребёнка ещё не восстановился после заболевания. В этот период надо продолжить питание кисломолочными, без— и низколактозными продуктами. Обязательным компонентом диетотерапии является использование питания с пробиотиками.
Третий этап — это постепенное расширение диеты в соответствии с возрастом ребенка. На данном этапе наиболее оправданным является широкое использование пробиотических продуктов питания с целью восстановления и поддержания функции желудочно-кишечного тракта и его микробиоценоза.
Чем кормить ребенка при поносе первое время?
- свежесваренный рис;
- бананы;
- натуральный яблочный сок;
- отварной картофель;
- отварное мясо курицы;
- сухарики и черствый хлеб;
- нежирная рыба;
- некрепкий чай.
Понравилась
статья?
Оцени ее на нашем канале
в Яндекс Дзен!
Понос у ребенка — Дети Mail.ru
unsplash.com
Малыши на грудном вскармливании могут иметь различный стул. Состав грудного молока постоянно меняется. Он зависит от питания матери, от ее настроения, уровня гормонов, от того, выспалась она или нет, и еще от нескольких десятков факторов. Кроме этого, грудное молоко обладает послабляющим эффектом, поэтому стул у грудничка может быть настолько жидким, что будет полностью впитываться в подгузник.
Также грудное молоко может практически полностью усваиваться в кишечнике ребенка, и для того, чтобы в прямой кишке скопился определенный объем, необходимый для начала акта дефекации – нужно время. Иногда у малышей на грудном вскармливании нет стула по нескольку дней1.
Поэтому стул после каждого кормления – это норма. Стул один раз в 7-10 и даже иногда 14 дней при отсутствии беспокойства у ребенка – тоже норма.
Цвет стула у младенца на грудном вскармливании может варьироваться от молочно-желтого до темно-оливкового. Цвет стула может меняться в течение дня. Если он не серо-белый и не содержит кровь, то вероятнее всего, проблемы нет.
Поэтому если у ребенка стул жидкий, всасывается в подгузник, при этом ребенок чувствует себя нормально, то вероятнее всего, нет повода для беспокойства.
В чем причины диареи у грудничка на грудном вскармливании?
Если у вашего ребенка внезапно изменяется стул, то есть стул больше обычного и он более жидкий и водянистый, то это, вероятно, диарея2.
Причины диареи у грудного ребенка:
- Кишечные инфекции (чаще вирусные, реже — бактериальные)
- Использование антибиотиков для лечения ребенка или матери
- Аллергия на определенные продукты
- Слишком много фруктов, сока в прикорме малыша
- Плохая гигиена (неправильное приготовление пищи)
- Редкие заболевания (муковисцидоз)3
unsplash.com
Сейчас мы не рассматриваем причины диареи у малышей в голодающих странах. Там недоедание и дефицит витаминов и минеральных веществ является частой причиной диареи.
Что делать, если при грудном вскармливании у ребенка понос?
Вообще показать педиатру ребенка стоит, если вдруг изменившийся стул беспокоит вас и ребенка. Но обязательно покажите ребенка врачу, если:
- Стул содержит кровь
- Стул черный дегтеобразный
- Температура тела ребенка выше 38°С
- Диарея длится более 24 часов
- Есть признаки обезвоживания.
Любая диарея – это источник повышенной потери жидкости. Если малыш теряет жидкость, и при этом не происходит достаточного ее восполнения, может развиться обезвоживание4. Именно обезвоживание смертельно опасно для малышей.
Признаки обезвоживания у младенцев
- Учащение сердцебиения (более 130 уд/мин)
- Сухие губы, рот и язык
- Нет слез при плаче
- Нет мочеиспускания в течение 4х часов и более
- Сухая кожа
- Вялость, сонливость.
Это те симптомы, при которых нужно незамедлительно показать ребенка врачу.
Понос у грудничка без температуры и рвоты: как действовать
Если у грудного ребенка понос без температуры, то основа ее лечения – восполнение потерянной жидкости (оральная регидратация). Её можно проводить с помощью растворов для оральной регидратации и других жидкостей.
unsplash.com
Основные правила:
- Давайте растворы для оральной регидратации часто и маленькими порциями. Если ребенок на грудном вскармливании – часто предлагайте грудное молоко. Это восполнит потери жидкости, солей и питательных веществ.
- Растворы для оральной регидратации должны быть низкоосмолярными 245 ммоль/л и ниже. Высокоосмолярные растворы могут усилить диарею. Именно поэтому не рекомендуется использовать неразведенные соки в качестве растворов для оральной регидратации. У них высокая осмолярность причем за счет простых сахаров. Кроме этого, помним, что Американская академия педиатрии в принципе запрещает использовать яблочный сок или другие сладкие напитки у детей в возрасте до 1 года5.
- Если ребенок находится на искусственном вскармливании – не меняйте смесь. Эффективность безлактозных смесей не доказана, а отказаться ребенок от смеси с новым вкусом вполне легко может, а это усилит обезвоживание и снизит количество питательных веществ, поступающих в организм6.
При любом сомнении – обратитесь к врачу.
Ответ на часто задаваемый вопрос «Что дать грудничку от поноса?»
Лекарств от диареи для детей до 1 года не существует.
- Энтеросорбенты не используются у малышей. Иногда они могут сделать стул более плотным, но это состояние мнимого благополучия, когда не снижается потеря жидкости при инфекции.
- Противодиарейные препараты запрещены к использованию у детей до 12 лет.
- Полезные бактерии Lactobacillus reuteri и Saccharomyces boulardii не используются у детей до 1 года и не прекращают диарею, а лишь могут сократить ее длительность на одни сутки при кишечной инфекции.
- Антимикробные препараты в абсолютном большинстве случаев не нужны, поскольку чаще всего, если мы говорим про инфекционные диареи, они являются вирусными. Также эти препараты могут вызвать антбиотикоассоциированную диарею и диарею, ассоциированную с Clostridium difficile (псевдомембранозный колит).
Источники:
1. Берман Р.Э. — Педиатрия по Нельсону: в 5 томах. Том 4, стр. 107
2. Medical Encyclopedia: Diarrhea in infants https://medlineplus.gov/ency/patientinstructions/000691.htm
3. Chronic Diarrhea in Infants and Young Children https://www.healthline.com/health/diarrhea-in-children-diet#causes
4. https://www.fda.gov/consumers/consumer-updates/how-treat-diarrhea-infants-and-young-children
5. https://www.aappublications.org/news/2017/05/22/FruitJuice052217
6. Clifton E. Yu, MD, FAAP Douglas A. Lougee, MD, MPH Dr. Jorge R. Murno. Diarrhea and Dehydration https://www.aap.org/en-us/Documents/Module_6_Eng_FINAL_10182016.pdf
Читайте также:
Гид по стулу младенцев: от 6 месяцев и старше
Черно-белый мир: пять мифов о младенцах
5 распространенных ошибок в уходе за новорожденным
Смотрите интересный ролик
Во время загрузки произошла ошибка.
Как лечить диарею у младенцев и детей раннего возраста
Диарея никогда не бывает хорошей вещью, но для младенца или малыша она может быть очень плохой — даже опасной для жизни.
Если приступ жидкого водянистого стула длится более суток, маленькие дети подвергаются риску обезвоживания — потери жизненно важных жидкостей, содержащих соли и другие минералы, необходимые для нормального функционирования организма.Частый жидкий стул и повторяющаяся рвота также могут быть поводом для беспокойства.
Многие безрецептурные продукты могут принести облегчение взрослым и детям старшего возраста. Но давать младенцу или малышу один из этих противодиарейных продуктов может быть вредным, — говорит Бенджамин Ортис, доктор медицины, педиатр из Управления педиатрической терапии Управления по контролю за продуктами и лекарствами.
«Самый важный аспект лечения диареи — это знать признаки обезвоживания и принимать меры по регидратации ребенка», — говорит Ортис.
Признаки обезвоживания
Ранние признаки обезвоживания у младенцев и детей раннего возраста включают
- более быстрое сердцебиение, чем обычно
- Сухость губ, рта и языка
- без слез при плаче
- Без мокрых подгузников в течение 3 часов и более
Позже в процессе обезвоживания у ребенка может быть
- впавшие глаза, щеки или мягкое пятно на макушке
- сонливость и раздражительность
Сильное обезвоживание может вызвать судороги, кому, органную недостаточность и, в редких случаях, смерть.
Регидратация
«Легкая диарея вызывает дискомфорт, но не опасна, если ребенок может продолжать пить жидкость и придерживаться обычной диеты», — говорит Ортис. Младенцам следует продолжать давать грудное молоко или их обычную смесь. Если диарея сохраняется или возникает часто, может потребоваться изменение диеты и лечение растворами для пероральной регидратации.
Растворы для пероральной регидратации, также называемые растворами электролитов, помогают восполнить потерю воды и солей во время диареи, и они могут быть легче усваиваются, чем обычная диета ребенка.Они часто бывают в жидкой форме или в форме эскимо с разными вкусами. Некоторые распространенные продукты для регидратации — это Pedialyte, Naturalyte, Enfalyte и CeraLyte. Вы можете найти эти безрецептурные продукты в аптеках и некоторых розничных магазинах.
«Вначале постарайтесь побудить ребенка пить как можно больше раствора для пероральной регидратации или придерживаться обычной диеты, даже несколько унций каждые 15–30 минут — хорошо», — говорит Ортис. «Но если у вашего ребенка постоянная рвота и он не может ничего удерживать, позвоните своему педиатру или обратитесь в скорую помощь.«Рвота ускорит обезвоживание.
Избегайте использования домашних средств от диареи, таких как кипяченое молоко или рисовый отвар. «Спортивные напитки также не рекомендуются маленьким детям», — говорит Ортис. «В них, как правило, содержится дополнительный сахар, чтобы помочь спортсменам во время интенсивных физических нагрузок, но они не подходят для замены жидкости. Пища и жидкости с более высоким содержанием сахара, такие как сок, печенье, пирожные и газированные напитки, могут способствовать диарее, втягивая больше жидкости в кишечник, в результате чего избыток жидкости и сахара быстро выходит на другой конец.”
Ортис также отмечает: «Прелесть продуктов для пероральной регидратации в том, что в них содержится ровно столько сахара, чтобы обеспечить абсорбцию натрия, калия и воды, не вызывая при этом диареи».
Родители должны обсудить любые опасения по поводу ухудшения симптомов или риска обезвоживания с педиатром своего ребенка, — добавляет Ортис.
Что нужно знать о лекарствах, отпускаемых без рецепта
Не используйте безрецептурные противодиарейные лекарства у маленьких детей, если это не рекомендовано врачом вашего ребенка, — говорит Ортис.Продукты для снятия диареи, такие как Pepto-Bismol и Kaopectate, содержат висмут, магний или алюминий, которые могут быть вредными для младенцев и детей ясельного возраста, поскольку они могут быстро накапливаться в организме маленьких детей.
Эти продукты можно использовать у детей старшего возраста, но сначала проконсультируйтесь с педиатром или прочтите упаковку для получения инструкций. На упаковке Пепто-Бисмола рекомендуется проконсультироваться с врачом перед тем, как давать детям до 12 лет. А на упаковке Имодиума рекомендуется проконсультироваться с врачом перед тем, как давать детям до 6 лет.
Когда обращаться к врачу
По данным Национального института диабета, болезней органов пищеварения и почек (NIDDK), детям с любым из следующих симптомов следует обращаться к врачу:
- Признаки обезвоживания
- понос более 24 часов
- лихорадка 102 градуса и выше
- табуреты черные и дегтеобразные
- Стул, содержащий кровь или гной
Кровь редко появляется в стуле младенцев и детей, говорит Ортис.«То, что выглядит как кровь в стуле, может быть раздражением аноректальной области, вызывающим кровотечение на коже. Он выглядит как ярко-красная кровь, которая находится на стуле ». Ваш педиатр может порекомендовать крем, чтобы облегчить это состояние.
Причины диареи
Острая диарея (возникает быстро, тяжелая, но непродолжительная) обычно вызывается бактериальной, вирусной или паразитарной инфекцией, согласно NIDDK.
Ротавирус, вирус, вызывающий воспаление желудка и кишечника, был основной причиной острой диареи в США.S. children до введения вакцины в 2006 году. FDA лицензировало две ротавирусные вакцины для предотвращения этой инфекции. Жидкая вакцина вводится перорально младенцам в возрасте от 6 до 32 недель сериями из двух или трех доз, в зависимости от того, какая из двух вакцин используется.
Вакцина, как и любое лекарство, может вызвать серьезные аллергические реакции или другие серьезные проблемы. Некоторые исследования показали небольшое увеличение случаев инвагинации — редкой, но серьезной непроходимости кишечника — у младенцев после вакцинации против ротавируса.Но риск серьезного вреда от вакцины очень мал, и польза от нее превышает этот риск. По данным Центров по контролю и профилактике заболеваний, вакцинация против ротавируса снизила количество младенцев, нуждающихся в неотложной помощи или госпитализации по поводу ротавирусной болезни, примерно на 85 процентов.
Хроническая (продолжающаяся или повторяющаяся) диарея или диарея, длящаяся более одной недели, может быть связана с другими проблемами. «Если вы считаете, что у вашего ребенка хроническая диарея, обратитесь к педиатру», — говорит Ортис.
к началу
Почему это происходит и как это остановить
Почему дети болеют диареей чаще, чем взрослые? Как вы можете избавиться от дискомфорта вашего ребенка? WebMD расскажет вам о причинах диареи и домашних методах лечения.
Диарея у детей: общие причины и методы лечения
Диарея — это способ организма избавиться от микробов, и большинство приступов длятся от нескольких дней до недели.Диарея может сопровождаться лихорадкой, тошнотой, рвотой, судорогами, обезвоживанием и даже сыпью. Некоторые из наиболее распространенных причин диареи у детей включают:
- Инфекция , вызванная вирусами, такими как ротавирус, бактериями, такими как сальмонелла, и, в редких случаях, паразитами, такими как лямблии. Вирусы — самая частая причина детской диареи. Наряду с жидким или водянистым стулом симптомы вирусного гастроэнтерита часто включают рвоту, боль в животе, головную боль и лихорадку.
При лечении вирусного гастроэнтерита, который может длиться 5–14 дней, важно предотвратить потерю жидкости.Предложите грудное молоко или раствор для пероральной регидратации (ПРР) младенцам и детям младшего возраста. В одной только воде недостаточно натрия, калия и других питательных веществ для безопасной регидратации очень маленьких детей. Обязательно поговорите со своим врачом о количестве жидкости, необходимой вашему ребенку, о том, как убедиться, что он их получает, когда давать и как следить за обезвоживанием.
Продолжение
Дети старшего возраста с диареей могут пить все, что им нравится, чтобы избежать обезвоживания, включая ПРС и фирменные продукты (их названия обычно заканчиваются на «лайт»).Фруктовое мороженое также может быть хорошим способом ввести жидкость в ребенка, которого рвало и которому необходимо медленно восстанавливать жидкость.
Обязательно проконсультируйтесь с врачом, если вы недавно выезжали за пределы страны; вашему ребенку может потребоваться сдать анализ стула. Если симптомы продолжаются более двух недель, также обратитесь к врачу.
Лекарства , такие как слабительные или антибиотики, также могут вызывать диарею у детей и взрослых.
При легкой диарее, вызванной приемом лекарств, не допускайте обезвоживания ребенка.Если курс антибиотиков вызывает диарею у вашего ребенка, обязательно продолжайте лечение и позвоните своему врачу. Ваш врач может порекомендовать уменьшить дозу, изменить диету, добавить пробиотик или перейти на другой антибиотик.
Исследования показывают, что йогурт с живыми культурами или пробиотиками может помочь облегчить диарею, вызванную антибиотиками. Культуры и пробиотики помогают пополнить запасы здоровых кишечных бактерий, убитых антибиотиками.
- Пищевое отравление также может вызвать диарею у детей.Симптомы обычно появляются быстро, могут включать рвоту и проходят в течение 24 часов.
Лечение диареи, связанной с пищевым отравлением, такое же, как и диареи, вызванной инфекцией: держите ребенка гидратированным и обращайтесь к врачу с любыми вопросами.
- Другие причины диареи включают заболевание раздраженного кишечника, болезнь Крона, язвенный колит, пищевую аллергию и целиакию. Если вы не уверены, что вызывает диарею у вашего ребенка, позвоните своему врачу.
Дети и диарея: распознавание обезвоживания
Обезвоживание — одно из наиболее тревожных осложнений диареи у детей. Легкая диарея обычно не вызывает значительной потери жидкости, но умеренная или тяжелая диарея может.
Сильное обезвоживание опасно; это может вызвать судороги, повреждение мозга и даже смерть. Знайте признаки обезвоживания. Позвоните своему врачу, если у вашего ребенка:
- Головокружение и дурнота
- Сухость, липкость во рту
- Темно-желтая моча или очень мало или совсем нет мочи
- Мало или совсем нет слез
- Холодная сухая кожа
- Недостаток энергии
Когда обращаться к врачу по поводу диареи вашего ребенка
Диарея обычно проходит через несколько дней, но может привести к осложнениям.Если у вашего ребенка есть какие-либо из этих симптомов, не ждите, обратитесь за помощью.
Позвоните в службу 911, если ваш ребенок:
- Слишком слаб, чтобы встать
- Смятение или головокружение
Немедленно позвоните своему врачу, если ваш ребенок:
- Кажется очень больным
- Была диарея более трех дней
- Моложе 6 месяцев
- Рвота кроваво-зеленой или желтой жидкостью
- Не может удерживать жидкость или рвота более двух раз
- Имеет стойкую лихорадку или младше 6 месяцев с лихорадка более 100.4 ° F (определяется ректальным термометром)
- Кажется обезвоженным
- Кровавый стул
- Меньше месяца, три или более эпизода диареи
- Проходит более четырех стула от диареи за восемь часов и не пьет достаточно
- Имеет слабую иммунную систему
- Имеет сыпь
- Боль в животе более двух часов
- Не мочился в течение 6 часов, если ребенок, или 12 часов, если ребенок
Продолжение
ПРИМЕЧАНИЕ: Если у вашего ребенка температура выше 100.4 F, не давайте им лекарства от лихорадки.
Диарея
Это симптом вашего ребенка?
- Внезапное увеличение количества и рыхлость стула
- Диарея означает 3 или более водянистых или очень жидких стула. Причина: 1-2 жидких стула могут быть нормой при изменении диеты.
Причины острой диареи
- Вирус (например, ротавирус). Инфекция кишечника от вируса — наиболее частая причина.
- Бактерии (например, сальмонелла). Менее частая причина. При поносе часто появляются полосы крови.
- Пищевое отравление . Это вызывает быструю рвоту и диарею в течение нескольких часов после употребления плохой пищи. Это вызвано токсинами микробов, которые растут в продуктах, которые слишком долго не использовались. Чаще всего симптомы проходят менее чем за 24 часа. Часто его можно лечить дома без медицинской помощи.
- Лямблии (паразит). Более вероятны вспышки в детских учреждениях.
- Диарея путешественников. Вызывается микробами в еде или питье. Заподозрите это, если это произошло после недавних зарубежных поездок.
- Антибиотик от диареи. Многие антибиотики вызывают легкую диарею. Это не аллергическая реакция. Продолжайте давать антибиотик. Позвоните своему врачу, если возникнут какие-либо серьезные симптомы.
- Серьезные причины. В большинстве случаев бактериальная диарея проходит сама по себе. Некоторые из них могут вызвать серьезную инфекцию толстого кишечника (например, колит, вызванный шигеллой). C. difficile — серьезная причина, которая может возникнуть после приема сильнодействующих антибиотиков.
- Серьезное осложнение: обезвоживание. Это проблема со здоровьем, при которой организм потерял слишком много жидкости. (Подробнее об этом см. Ниже).
Причины рецидивирующей диареи
- Аллергия на коровье молоко. Может вызывать жидкий слизистый стул у младенцев. Может быть с прожилками крови. Начинается в течение первых 2 месяцев жизни. Необходимо избегать смесей из коровьего молока.
- Диарея у малышей. Дети ясельного возраста, у которых наблюдается неаккуратный стул от 3 до 6 в день. Стул может вытечь из подгузника.Симптомы начинаются в возрасте 1 года. Симптомы исчезают в возрасте 3–4 лет после приучения к туалету. Безвреден и не влияет на рост. Фруктовый сок усугубляет ситуацию. Причина в быстром переходе от желудка к анусу. У взрослых может развиться синдром раздраженного кишечника (СРК).
- Непереносимость лактозы . Лактоза — это сахар в молоке. Многие люди не могут усваивать лактозу. Кишечные бактерии превращают лактозу в газ. Основные симптомы — много газов, жидкий стул и вздутие живота. Начало обычно в возрасте 4-5 лет.Чаще всего это происходит в семье (генетически).
Шкала диареи
- Легкая: 3-5 водянистых стула в день
- Умеренная: 6-9 водянистых стула в день
- Тяжелая: 10 или более водянистых стула в день
- Основной риск диареи — обезвоживание.
- Жидкий или жидкий стул не вызывает обезвоживания.
- Частый водянистый стул может вызвать обезвоживание.
Обезвоживание: как это знать
- Обезвоживание означает, что организм потерял слишком много жидкости.Это может произойти при рвоте и / или диарее. Требуется потеря веса более 3%. Легкая диарея или легкая рвота не вызывают этого. Нет и небольшого уменьшения потребления жидкости.
- Обезвоживание — самая серьезная проблема, вызванная диареей. Обезвоживание — повод немедленно обратиться к врачу.
- Это признаки обезвоживания:
- Уменьшение количества мочи (отсутствие мочи более 8 часов) происходит на ранней стадии обезвоживания. То же самое и с темно-желтым цветом. Если моча светло-соломенного цвета, ваш ребенок не обезвожен.
- Сухой язык и во рту. Сухие губы не помогают.
- Сухие глаза с уменьшением или отсутствием слезы
- У младенцев, вдавленное или вдавленное мягкое место
- Тест на медленное наполнение кровью: дольше 2 секунд. Сначала нажмите на миниатюру и сделайте ее бледной. Тогда отпусти. Подсчитайте секунды, через которые ноготь снова станет розовым. Попросите врача научить вас делать этот тест.
- Суетливый, усталый или больной. Если ваш ребенок бодр, счастлив и весел, он или она не обезвожены.
- Ребенок с сильным обезвоживанием становится слишком слабым, чтобы стоять. У них также может сильно кружиться голова при попытке встать.
Диарея у детей, находящихся на грудном вскармливании: как определить
- Диарею у детей, находящихся на грудном вскармливании, иногда трудно определить.
- Нормальный стул при грудном вскармливании жидкий (часто жидкий и жидкий). Стул желтый, но иногда может быть зеленым. Зеленый цвет от желчи. Жидкий стул может даже окаймляться водяным кольцом. Это все нормальные табуретки.
- У детей, находящихся на грудном вскармливании, часто бывает более 6 стула в день.До 2-месячного возраста у них может быть стул после каждого кормления. Но если стул внезапно увеличивается в количестве и становится рыхлым, подозревают диарею. Если он длится 3 и более стула, у ребенка понос.
- Если стул содержит слизь, кровь или неприятный запах, это указывает на диарею.
- Другие признаки диареи — плохое питание, плохое самочувствие или лихорадка.
Диарея у детей, находящихся на искусственном вскармливании: как определить
- У детей, вскармливаемых искусственной смесью, в течение первой недели выделяется от 1 до 8 стула в день.Затем он начинает замедляться до 1-4 в день. Это длится до 2-х месячного возраста.
- Стул желтого цвета и густой, как арахисовое масло.
- Подозрение на понос, если стул внезапно увеличился в количестве или стал жидким. Если он длится 3 и более стула, у ребенка понос.
- Если стул содержит слизь, кровь или неприятный запах, это указывает на диарею.
- Другие признаки диареи — плохое питание, плохое самочувствие или лихорадка.
- После двухмесячного возраста у большинства младенцев выделяется 1 или 2 стула в день.Они также могут пройти 1 через день. У них больше нет легкой диареи.
Когда звонить при диарее
Позвоните в службу 911 сейчас
- Не двигается
- Слишком слабость или головокружение, чтобы стоять
- Вы считаете, что вашему ребенку угрожает опасность для жизни
Позвоните врачу или обратитесь за помощью сейчас
- Подозрение на обезвоживание. Отсутствие мочи более 8 часов, темная моча, очень сухость во рту и отсутствие слез.
- Кровь в стуле
- Постоянная боль в желудке длится более 2 часов
- Рвота прозрачной жидкостью 3 или более раз
- Возраст менее 1 месяца с 3 или более стулами с диареей за последние 24 часа
- Тяжелая диарея.10 или более водянистых стула за последние 24 часа.
- Лихорадка выше 40 ° C (104 ° F)
- Лихорадка у ребенка младше 12 недель. Внимание: НЕ давайте ребенку никаких лекарств от лихорадки, пока его не осмотрят.
- Слабая иммунная система. Примеры: серповидноклеточная анемия, ВИЧ, рак, трансплантация органов, прием пероральных стероидов.
- Ваш ребенок выглядит или ведет себя очень больным
- Вы думаете, что ваш ребенок нуждается в осмотре, и проблема является неотложной
Обратитесь к врачу в течение 24 часов
- Умеренная диарея.6 или более водянистых стула за последние 24 часа.
- Боль в животе, которая не проходит после каждого стула
- Потеря контроля над кишечником у приученного к туалету ребенка происходит 3 или более раз
- Лихорадка длится более 3 дней
- Тесный контакт с человеком или животным, у которых есть бактериальная диарея
- Контакт с рептилией (змеей, ящерицей, черепахой) за последние 14 дней
- Поездка в страну с риском диареи в течение последнего месяца
- Вы думаете, что вашего ребенка нужно осмотреть, но проблема не является срочной
Связаться с врачом Часы работы офиса
- Диарея длится более 2 недель
- Свободный стул — частая проблема
- У вас есть другие вопросы или проблемы
Самостоятельное лечение на дому
- Легкая диарея (вероятно, вызванная вирусом)
- Диарея : как предотвратить
Пункты неотложной помощи детям Сиэтла
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по номеру 911.
Рекомендации по уходу при диарее
Лечение легкой диареи
- Что следует знать о диарее:
- В большинстве случаев диарея вызвана вирусом.
- Бактериальные инфекции как причина диареи встречаются нечасто.
- Диарея — это способ организма избавиться от микробов.
- Основной риск диареи — обезвоживание. Обезвоживание означает, что организм потерял слишком много жидкости.
- Большинству детей с диареей не нужно обращаться к врачу.
- Вот несколько советов, как избежать потерь жидкости.
- Легкая диарея:
- Большинство детей с диареей могут придерживаться нормальной диеты.
- Пейте больше жидкости, чтобы предотвратить обезвоживание. Смесь, грудное молоко и / или обычное молоко — хороший выбор при диарее.
- Не используйте фруктовые соки или крепкие спортивные напитки. Причина: они могут усилить понос.
- Твердая пища: ешьте больше крахмалистой пищи (например, хлопьев, крекеров, риса, макарон).Причина: они легко перевариваются.
- Дети, вскармливаемые смесью, с частой водянистой диареей:
- Продолжайте давать смесь, но кормите чаще. Предложите столько смеси, сколько будет принимать ваш ребенок.
- Смешайте смесь обычным способом. Причина: формула содержит много воды, и ее не нужно больше.
- Твердая пища: если вы используете детское питание, продолжайте их. Лучше всего злаки.
- Дети на грудном вскармливании с частой водянистой диареей:
- Чаще давайте ребенку грудное молоко.
- Также давайте больше жидкости, если грудное молоко не справляется с потерями жидкости. Вы можете использовать формулу или ПРС (Педиалит).
- Твердая пища: если вы используете детское питание, продолжайте их. Лучше всего злаки.
- Дети старшего возраста (возрастом более 1 года) с частой водянистой диареей:
- Предлагайте столько жидкости, сколько выпьет ваш ребенок. Если вы также едите твердую пищу, подойдет вода. Так же как и яблочный сок половинной крепости.
- Если не хотите есть твердую пищу, давайте в качестве жидкости молоко или смесь.
- Внимание: не используйте большинство фруктовых соков, крепких спортивных напитков или безалкогольных напитков. Причина: они могут усилить понос.
- Твердая пища: крахмалистая пища лучше всего переваривается. Предложите хлопья, хлеб, крекеры, рис, макароны или картофельное пюре. Крендели или соленые крекеры добавят соли в блюда. Немного соли — это хорошо.
- Растворы для пероральной регидратации (ПРС), например Pedialyte:
- ПРС — это специальная жидкость, которая может помочь вашему ребенку избежать обезвоживания.Вы можете использовать Pedialyte или торговую марку. Его можно купить в продуктовых магазинах или аптеках.
- Когда использовать: начинать ПРС при частой водянистой диарее, если вы считаете, что у вашего ребенка наблюдается обезвоживание. Это означает, что выделяется меньше мочи, чем обычно. Увеличьте количество жидкости с помощью ПРС. Продолжайте давать грудное молоко, смесь или обычное молоко.
- Количество: младенцам давайте 2–4 унции (60–120 мл) ПРС после каждого обильного водянистого стула.
- Детям старше 1 года давайте 4-8 унций (120-240 мл) ПРС после каждого обильного водянистого стула.Детям после 3 лет ПРС редко требуется.
- Внимание: не давайте ПРС как единственную жидкость более 6 часов. Причина: вашему ребенку потребуются калории и он плачет от голода.
- Пробиотики:
- Пробиотики — это здоровые бактерии (например, лактобациллы). Они могут заменить вредные бактерии в кишечнике (желудке).
- Пробиотики могут помочь уменьшить количество стула при диарее.
- Возраст старше 12 месяцев: йогурт — самый простой источник пробиотиков.Дайте от 2 до 6 унций (от 60 до 180 мл) йогурта. Делайте это дважды в день. Примечание: сегодня практически все йогурты относятся к «активной культуре».
- Добавки с пробиотиками также можно купить в магазинах здорового питания.
- Лекарство от лихорадки:
- При лихорадке выше 102 ° F (39 ° C) дайте ацетаминофен (например, тайленол).
- Другой вариант — продукт с ибупрофеном (например, Адвил).
- Примечание: температура ниже 102 ° F (39 ° C) важна для борьбы с инфекциями.
- Для всех лихорадок: держите ребенка хорошо гидратированным. Дайте побольше холодной жидкости.
- Сыпь от подгузников — Профилактика:
- Мойте ягодицы после каждого стула, чтобы предотвратить сильную сыпь от подгузников.
- Для защиты кожи используйте мазь (например, вазелин или деситин). Нанесите его на кожу вокруг ануса.
- Вернуться в школу:
- Ваш ребенок может вернуться в школу после того, как будет сформирована табуретка.
- Лихорадка тоже должна пройти.
- Старший ребенок может вернуться, если понос легкий.
- Приученный к туалету ребенок также должен хорошо контролировать жидкий стул.
- Чего ожидать:
- Вирусная диарея длится 5-14 дней.
- Тяжелая диарея возникает только в первые 1-2 дня. Но жидкий стул может длиться от 1 до 2 недель.
- Позвоните своему врачу, если:
- Кровь при диарее
- Подозрение на обезвоживание (отсутствие мочи более 8 часов, темная моча, очень сухость во рту и отсутствие слез)
- Диарея продолжается более 2 недель
- Вы думаю, что ваш ребенок нуждается в осмотре
- Вашему ребенку становится хуже
Профилактика диареи
- Советы по безопасности для всех стран:
- Мытье рук — ключ к предотвращению распространения инфекций.
- Всегда мойте руки перед едой, кормлением или прикосновением к маленьким детям или готовке.
- Всегда мойте руки после любого контакта со рвотой или стулом.
- Мойте руки после посещения туалета или смены подгузников. Помогите маленьким детям мыть руки после туалета.
- Полностью приготовьте всю птицу. Никогда не подавайте курицу, которая внутри все еще розовая. Причина: недоваренная птица — частая причина диареи в развитых странах.
- Дополнительные советы по безопасности в развивающихся странах:
- Пейте воду в бутылках или кипяченую воду.Избегайте водопроводной воды, кубиков льда и ароматизированного льда.
- Ешьте полностью приготовленную и еще горячую пищу.
- Сухие продукты, например хлеб, обычно безопасны.
- Избегайте салатов и сырых овощей. Избегайте фруктов, которые нельзя очистить от кожуры. Бананы, апельсины и яблоки безопасны. Перед очисткой фруктов вымойте руки.
- Избегайте недоваренного мяса и рыбы.
- Не покупайте продукты и напитки у уличных торговцев. Причина: это частая причина диареи путешественников.
- Смесь для младенцев: если возможно, кормите грудью. Если нет, используйте готовую смесь. Если вы готовите самостоятельно, смешайте формулу с бутилированной или кипяченой водой.
- Кормление младенцев: мыть бутылочки, соски, ложки и посуду водой с мылом. Затем, если возможно, простерилизуйте их в кипящей воде в течение 5 минут.
- Чистите зубы бутилированной или кипяченой водой.
- Позвоните своему врачу, если:
- У вас есть другие вопросы или проблемы
И помните, обратитесь к врачу, если у вашего ребенка появятся какие-либо симптомы «Позвоните своему врачу».
Заявление об ограничении ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
Последняя редакция: 30.05.2021
Последняя редакция: 11.03.2021
Авторские права 2000-2021. Schmitt Pediatric Guidelines LLC.
Диарея (0-12 месяцев)
Это симптом вашего ребенка?
- Внезапное увеличение количества и рыхлость стула
- Диарея означает 3 или более водянистых или очень жидких стула.Причина: 1-2 жидких стула могут быть нормой при изменении диеты.
Причины острой диареи
- Вирус (например, ротавирус). Инфекция кишечника от вируса — наиболее частая причина.
- Бактерии (например, сальмонелла). Менее частая причина. При поносе часто появляются полосы крови.
- Лямблии (паразит). Более вероятны вспышки в детских учреждениях.
- Антибиотик от диареи. Многие антибиотики вызывают легкую диарею.Это не аллергическая реакция. Продолжайте давать антибиотик. Позвоните своему врачу, если возникнут какие-либо серьезные симптомы.
- Серьезные причины. В большинстве случаев бактериальная диарея проходит сама по себе. Некоторые из них могут вызвать серьезную инфекцию толстого кишечника (например, колит, вызванный шигеллой). C. difficile — серьезная причина, которая может возникнуть после приема сильнодействующих антибиотиков.
- Серьезное осложнение: обезвоживание. Это проблема со здоровьем, при которой организм потерял слишком много жидкости. (Подробнее об этом см. Ниже).
Причины рецидивирующей диареи
- Аллергия на коровье молоко. Может вызывать жидкий слизистый стул у младенцев. Может быть с прожилками крови. Начинается в течение первых 2 месяцев жизни. Необходимо избегать смесей из коровьего молока.
- Непереносимость лактозы . Лактоза — это сахар в молоке. Многие люди не могут усваивать лактозу. Кишечные бактерии превращают лактозу в газ. Основные симптомы — много газов, жидкий стул и вздутие живота. Начало обычно в возрасте 4-5 лет.Чаще всего это происходит в семье (генетически).
Шкала диареи
- Легкая: 3-5 водянистых стула в день
- Умеренная: 6-9 водянистых стула в день
- Тяжелая: 10 или более водянистых стула в день
- Основной риск диареи — обезвоживание.
- Жидкий или жидкий стул не вызывает обезвоживания.
- Частый водянистый стул может вызвать обезвоживание.
Обезвоживание: как это знать
- Обезвоживание означает, что организм потерял слишком много жидкости.Это может произойти при рвоте и / или диарее. Требуется потеря веса более 3%. Легкая диарея или легкая рвота не вызывают этого. Нет и небольшого уменьшения потребления жидкости.
- Обезвоживание — важнейшее осложнение диареи. Обезвоживание — повод немедленно обратиться к врачу.
- Это признаки обезвоживания:
- Уменьшение количества мочи (отсутствие мочи более 8 часов) происходит на ранней стадии обезвоживания. То же самое и с темно-желтым цветом. Если моча светло-соломенного цвета, ваш ребенок не обезвожен.
- Сухой язык и во рту. Сухие губы не помогают.
- Сухие глаза с уменьшением или отсутствием слезы
- У младенцев, вдавленное или вдавленное мягкое место
- Тест на медленное наполнение кровью: дольше 2 секунд. Сначала нажмите на миниатюру и сделайте ее бледной. Тогда отпусти. Подсчитайте секунды, через которые ноготь снова станет розовым. Попросите врача научить вас делать этот тест.
- Суетливый, усталый или больной. Если ваш ребенок бодр, счастлив и весел, он или она не обезвожены.
Диарея у детей, находящихся на грудном вскармливании: как определить
- Диарею у детей, находящихся на грудном вскармливании, иногда трудно определить.
- Нормальный стул при грудном вскармливании жидкий (часто жидкий и жидкий). Стул желтый, но иногда может быть зеленым. Зеленый цвет от желчи. Жидкий стул может даже окаймляться водяным кольцом. Это все нормальные табуретки.
- У детей, находящихся на грудном вскармливании, часто бывает более 6 стула в день. До 2-месячного возраста у них может быть стул после каждого кормления.Но если стул внезапно увеличивается в количестве и становится рыхлым, подозревают диарею. Если он длится 3 и более стула, у ребенка понос.
- Если стул содержит слизь, кровь или неприятный запах, это указывает на диарею.
- Другие признаки диареи — плохое питание, плохое самочувствие или лихорадка.
Диарея у детей, находящихся на искусственном вскармливании: как определить
- У детей, вскармливаемых искусственной смесью, в течение первой недели выделяется от 1 до 8 стула в день. Затем он начинает замедляться до 1-4 в день. Это длится до 2-х месячного возраста.
- Стул желтого цвета и густой, как арахисовое масло.
- Подозрение на понос, если стул внезапно увеличился в количестве или стал жидким. Если он длится 3 и более стула, у ребенка понос.
- Если стул содержит слизь, кровь или неприятный запах, это указывает на диарею.
- Другие признаки диареи — плохое питание, плохое самочувствие или лихорадка.
- После двухмесячного возраста у большинства младенцев выделяется 1 или 2 стула в день. Они также могут пройти 1 через день. У них больше нет легкой диареи.
Когда звонить по поводу диареи (0–12 месяцев)
Позвоните в службу 911 сейчас
- Не двигайтесь
- Вы считаете, что вашему ребенку угрожает опасность для жизни
Позвоните врачу или обратитесь за медицинской помощью сейчас
- Подозрение на обезвоживание. Отсутствие мочи более 8 часов, темная моча, очень сухость во рту и отсутствие слез.
- Кровь в стуле
- Постоянная боль в животе длится более 2 часов
- Рвота 3 или более раз
- Возраст менее 1 месяца с 3 или более стулами диареи за последние 24 часа
- Тяжелая диарея.10 или более водянистых стула за последние 24 часа.
- Лихорадка выше 40 ° C (104 ° F)
- Лихорадка у ребенка младше 12 недель. Внимание: НЕ давайте ребенку никаких лекарств от лихорадки, пока его не осмотрят.
- Слабая иммунная система. Примеры: серповидноклеточная анемия, ВИЧ, рак, трансплантация органов, прием пероральных стероидов.
- Ваш ребенок выглядит или ведет себя очень больным
- Вы думаете, что ваш ребенок нуждается в осмотре, и проблема является неотложной
Обратитесь к врачу в течение 24 часов
- Умеренная диарея.6 или более водянистых стула за последние 24 часа.
- Боли в животе, которые не проходят после каждого стула с диареей
- Лихорадка длится более 3 дней
- Тесный контакт с человеком или животным, у которых есть бактериальная диарея
- Контакт с рептилиями (змеями, ящерицами, черепахами) в последние 14 дней
- Поездка в страну, подверженную риску диареи, в течение последнего месяца
- Вы считаете, что вашего ребенка нужно осмотреть, но проблема не является срочной
Обратитесь к врачу в рабочее время
- Диарея продолжается более 2 недель
- Жидкий стул частая проблема
- У вас есть другие вопросы или проблемы
Самостоятельный уход на дому
- Легкая диарея (вероятно, вызванная вирусом)
Пункты неотложной помощи детям Сиэтла
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по номеру 911.
Рекомендации по уходу при диарее
- Что следует знать о диарее:
- В большинстве случаев диарея вызвана вирусом.
- Бактериальные инфекции как причина диареи встречаются нечасто.
- Диарея — это способ организма избавиться от микробов.
- Основной риск диареи — обезвоживание. Обезвоживание означает, что организм потерял слишком много жидкости.
- Большинству детей с диареей не нужно обращаться к врачу.
- Вот несколько советов, как избежать потерь жидкости.
- Легкая диарея:
- Большинство детей с диареей могут придерживаться нормальной диеты.
- Пейте больше жидкости, чтобы предотвратить обезвоживание. Смесь или грудное молоко — хороший выбор при диарее.
- Не использовать фруктовые соки. Причина: они могут усугубить диарею.
- Твердая пища: если вы едите твердую пищу, ешьте больше крахмалистой пищи (например, хлопьев, крекеров, риса, макарон). Причина: они легко перевариваются.
- Дети, вскармливаемые смесью, с частой водянистой диареей:
- Продолжайте давать смесь, но кормите чаще. Предложите столько смеси, сколько будет принимать ваш ребенок.
- Смешайте смесь обычным способом. Причина: формула содержит много воды, и ее не нужно больше.
- Твердая пища: если вы используете детское питание, продолжайте их. Лучше всего злаки.
- Дети на грудном вскармливании с частой водянистой диареей:
- Чаще давайте ребенку грудное молоко.
- Также давайте больше жидкости, если грудное молоко не справляется с потерями жидкости. Вы можете использовать формулу или ПРС (Педиалит).
- Твердая пища: если вы используете детское питание, продолжайте их. Лучше всего злаки.
- Растворы для пероральной регидратации (ПРС), например Pedialyte:
- ПРС — это специальная жидкость, которая может помочь вашему ребенку избежать обезвоживания. Вы можете использовать Pedialyte или торговую марку. Его можно купить в продуктовых магазинах или аптеках.
- Когда использовать: Начните ПРС при частой водянистой диарее, если вы считаете, что у вашего ребенка наблюдается обезвоживание.Это означает, что выделяется меньше мочи, чем обычно. Увеличьте количество жидкости с помощью ПРС. Продолжайте давать грудное молоко, смесь или обычное молоко.
- Количество: младенцам давайте 2–4 унции (60–120 мл) ПРС после каждого обильного водянистого стула.
- Осторожно: Не давайте ОРС в качестве единственной жидкости более 6 часов. Причина: вашему ребенку потребуются калории и он будет плакать от голода.
- Лекарство от лихорадки:
- При лихорадке выше 102 ° F (39 ° C) дайте ацетаминофен (например, тайленол).
- Другой вариант — продукт с ибупрофеном (например, Адвил). Внимание: избегайте ибупрофена до 6 месяцев и старше.
- Примечание. Температура ниже 102 ° F (39 ° C) важна для борьбы с инфекциями.
- Для всех лихорадок: держите ребенка хорошо гидратированным. Дайте побольше холодной жидкости.
- Сыпь от подгузников — Профилактика:
- Мойте ягодицы после каждого стула, чтобы предотвратить сильную сыпь от подгузников.
- Для защиты кожи используйте мазь (например, вазелин или деситин).Нанесите его на кожу вокруг ануса.
- Возврат в детский сад:
- Ваш ребенок может вернуться в детский сад после того, как стул станет нормальным.
- Лихорадка тоже должна пройти.
- Чего ожидать:
- Вирусная диарея длится 5-14 дней.
- Тяжелая диарея возникает только в первые 1-2 дня. Но жидкий стул может длиться от 1 до 2 недель.
- Позвоните своему врачу, если:
- Кровь при диарее
- Подозрение на обезвоживание (отсутствие мочи более 8 часов, темная моча, очень сухость во рту и отсутствие слез)
- Диарея продолжается более 2 недель
- Вы думаю, что вашему ребенку необходимо осмотр
- Вашему ребенку становится хуже
И помните, обратитесь к врачу, если у вашего ребенка появится какой-либо из симптомов «Позвоните своему врачу».
Заявление об ограничении ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
Последняя редакция: 30.05.2021
Последняя редакция: 11.03.2021
Copyright 2000-2021 Schmitt Pediatric Guidelines LLC.
Вирусная диарея (младенцы / дети ясельного возраста)
Диарея, вызванная вирусом, называется вирусным гастроэнтеритом. Многие называют это «желудочным гриппом», но к гриппу это не имеет никакого отношения.Этот вирус поражает желудок и кишечник. Обычно это длится от 2 до 7 дней. Под поносом подразумевается жидкий водянистый стул 3 или более раз в день.
У вашего ребенка также могут быть следующие симптомы:
Основная опасность этого заболевания — обезвоживание. Это потеря организмом слишком большого количества воды и минералов. Когда это происходит, необходимо заменить биологические жидкости. Это можно сделать с помощью раствора для пероральной регидратации . Раствор для пероральной регидратации доступен в аптеках и большинстве продуктовых магазинов.Спортивные напитки не эквивалентны растворам для пероральной регидратации. Спортивные напитки содержат слишком много сахара и слишком мало электролитов.
Антибиотики не эффективны при этом заболевании.
Уход на дому
Выполняйте все инструкции, данные лечащим врачом вашего ребенка.
Если вы даете ребенку лекарства:
Не давайте безрецептурные лекарства от диареи, если об этом вам не скажет лечащий врач вашего ребенка.
Вы можете использовать парацетамол или ибупрофен для снятия боли и лихорадки.Или вы можете использовать другое лекарство по назначению.
Не давайте аспирин лицам младше 18 лет, у которых есть лихорадка. Это может вызвать повреждение печени и опасное для жизни состояние, называемое синдромом Рея.
Ваш ребенок считается заразным до тех пор, пока у него диарея. Чтобы предотвратить распространение болезни:
Помните, что мытье водой с мылом и использование дезинфицирующего средства на спиртовой основе — лучший способ предотвратить распространение инфекции.
Мойте руки до и после ухода за больным ребенком.
Очищайте унитаз после каждого использования.
Выбрасывайте загрязненные подгузники в герметичный контейнер.
Не допускайте к дневному уходу вашего ребенка до тех пор, пока он или она не получит разрешение от поставщика медицинских услуг.
Мойте руки до и после приготовления пищи.
Мойте руки и посуду после использования разделочных досок, столешниц и ножей, которые контактировали с сырыми продуктами.
Храните сырое мясо отдельно от приготовленных и готовых к употреблению продуктов.
Давление жидкости и кормление
Основная цель при лечении рвоты или диареи — предотвратить обезвоживание. Это достигается частым поеданием небольшого количества жидкости. Жидкости — это самое главное. Не спешите накормить ребенка.
Если ваш ребенок находится на грудном вскармливании:
Продолжайте кормить грудью. Кормите ребенка чаще, чем обычно.
Если диарея тяжелая, давайте раствор для пероральной регидратации между кормлениями.
По мере ослабления диареи прекратите давать раствор для регидратации и вернитесь к своему обычному графику грудного вскармливания.
Если ваш ребенок находится на искусственном вскармливании:
Давайте небольшое количество жидкости за раз, особенно если у вашего ребенка рвота. Одна-две унции (от 30 до 60 мл) каждые 30 минут могут улучшить симптомы. Начните с 1 чайной ложки (5 мл) каждые 5 минут и постепенно увеличивайте по мере переносимости.
Дайте полноценную смесь или молоко.Если диарея тяжелая, давайте ребенку раствор для пероральной регидратации между кормлениями.
Если даете молоко и диарея не проходит, прекратите давать молоко. В некоторых случаях молоко может усугубить диарею. Попробуйте соевую или рисовую смесь.
Не давайте яблочный сок, газированные напитки и другие подслащенные напитки. Напитки с сахаром могут усугубить диарею.
Если ваш ребенок чувствует себя хорошо через 24 часа, возобновите обычную диету и режим кормления.
Если у них станет хуже с едой, вернитесь к прозрачным жидкостям.
Если ваш ребенок ест твердую пищу:
Имейте в виду, что жидкости сейчас важнее еды. Не торопитесь накормить.
Не заставляйте ребенка есть, особенно если у него или нее боли в животе, спазмы, рвота или диарея.
Не кормите ребенка большими порциями за раз, даже если он голоден. Это может ухудшить самочувствие вашего ребенка. Со временем вы можете давать ребенку больше еды, если он или она переносит это.
Давайте маленькими порциями, особенно если у ребенка спазмы желудка или рвота.
Если вы даете ребенку молоко, а диарея не проходит, прекратите давать молоко. В некоторых случаях молоко может усугубить диарею. Если это произойдет, используйте раствор для пероральной регидратации. Эта чувствительность к молоку обычно проходит по мере заживления кишечника.
Если диарея тяжелая, давайте раствор для пероральной регидратации между кормлениями.
Если ваш ребенок чувствует себя хорошо через 24 часа, попробуйте давать твердую пищу.Это могут быть хлопья, овсяные хлопья, хлеб, лапша, пюре из моркови, банановое пюре, картофельное пюре, яблочное пюре, сухие тосты, крекеры, супы с рисовой лапшой и вареные овощи.
Ребенку старше 4 месяцев, когда он или она чувствует себя лучше, в это время можно давать кашу, картофельное пюре, яблочное пюре, банановое пюре или процеженную морковь. Ребенок старше 1 года может есть крекеры, белый хлеб, рис и другие сложные крахмалы, нежирное мясо, йогурт, фрукты и овощи. Диеты с низким содержанием жиров усваиваются легче, чем диеты с высоким содержанием жиров.
Если вашему ребенку становится хуже от еды, вернитесь к прозрачным жидкостям.
Вы можете возобновить обычную диету вашего ребенка со временем, когда он или она почувствует себя лучше. Если диарея или спазмы снова усиливаются, вернитесь к простой диете или прозрачным жидкостям.
Последующее наблюдение
Последующее наблюдение у поставщика медицинских услуг вашего ребенка или в соответствии с рекомендациями. Если был взят образец стула или посевы, позвоните поставщику медицинских услуг для получения результатов в соответствии с инструкциями.
Позвоните 911
Позвоните 911, если у вашего ребенка есть какие-либо из этих симптомов:
Когда обращаться за медицинской помощью
Немедленно позвоните лечащему врачу вашего ребенка, если любой из этих симптомов возникнет:
Более 8 диареи стула в 8 часов
Продолжающаяся тяжелая диарея более 24 часов
Кровь в стуле
Отказ от питья или кормления
Темная моча или отсутствие мочи для подгузника или сухой подгузник в течение 4-6 часов, без слез при плаче, запавших глазах или сухости во рту
Суетливость или плач, которые невозможно успокоить
Необычная сонливость
Новая сыпь
Диарея длится более 1 недели на антибиотиках
Лихорадка (см. Раздел «Лихорадка и дети» ниже)
Лихорадка и дети
Всегда используйте цифровой термометр для проверки температуры вашего ребенка. е.Никогда не используйте ртутный термометр.
Для младенцев и детей ясельного возраста обязательно используйте ректальный термометр правильно. Ректальный термометр может случайно проткнуть (перфорировать) прямую кишку. Он также может передавать микробы через стул. Всегда следуйте инструкциям производителя продукта для правильного использования. Если вам неудобно измерять ректальную температуру, воспользуйтесь другим методом. Когда вы разговариваете с лечащим врачом вашего ребенка, сообщите ему или ей, какой метод вы использовали для измерения температуры вашего ребенка.
Вот рекомендации по лихорадке. Неточные значения температуры ушей до 6 месяцев. Не измеряйте температуру полости рта, пока вашему ребенку не исполнится 4 года.
Для детей младше 3 месяцев:
Спросите у лечащего врача вашего ребенка, как следует измерять температуру.
Температура прямой кишки или лба (височной артерии) составляет 100,4 ° F (38 ° C) или выше, или по указанию врача
Температура подмышек 99 ° F (37.2 ° C) или выше, или по указанию врача
Ребенок в возрасте от 3 до 36 месяцев:
Температура прямой кишки, лба (височная артерия) или уха 102 ° F (38,9 ° C) или выше, или по указанию врача
Температура подмышек 101 ° F (38,3 ° C) или выше, или по указанию врача
Ребенок любого возраста:
Повторяющаяся температура 104 ° F (40 ° C) или выше, или по указанию поставщика
Лихорадка, которая сохраняется более 24 часов у ребенка в возрасте до 2 лет.Или жар, который держится 3 дня у ребенка от 2 лет и старше.
Диарея у младенцев и детей ясельного возраста
детское питание непросто. Мы можем помочь.
Загрузите наше руководство
Загрузите наше руководство по детскому питанию
Признаки диареи у вашего старшего или малыша:
- Внезапное увеличение частоты стула у ребенка
- Более одного стула на кормление
- Стул кажется более водянистым, чем обычно
Большинство поносов у детей непродолжительное.Общие причины острой диареи включают:
- Вирус
- Изменение диеты вашего ребенка или диеты, если вы кормите грудью
- Использование антибиотиков вашим ребенком или, если вы кормите грудью, вами
- Бактериальное заболевание пищевого происхождения, и в этом случае для лечения могут потребоваться лекарства (немедленно позвоните лечащему врачу вашего ребенка, если вы подозреваете болезнь пищевого происхождения).
- Непереносимость лактозы (которая может привести к хронической диарее)
Очень важно вылечить диарею у вашего ребенка быстро, так как самый непосредственный риск для большинства детей — это обезвоживание.Если у вашего ребенка диарея, проявите инициативу, проверив следующие ранние симптомы обезвоживания: более 6 часов без мокрого подгузника, отсутствие слез во время плача или сухость и пересохшее во рту. Более серьезные симптомы обезвоживания у вашего ребенка могут включать: раздражительность, чрезмерную сонливость или суетливость, моча, которая выглядит темнее и пахнет сильнее, чем обычно, запавшие глаза, руки и ноги, которые кажутся холодными и выглядят пятнистыми, запавшие роднички (мягкие пятна на коже вашего ребенка) голова) или глубокое учащенное дыхание с учащенным пульсом.
Менеджмент
Первое направление домашнего лечения диареи — это дополнительные жидкости. Грудное молоко, смесь, если вашему ребенку меньше 12 месяцев, молоко / альтернатива молоку, если вашему ребенку 1 год и старше, и воды может быть достаточно, но если ваш ребенок страдает от продолжительной или более тяжелой диареи, ваш лечащий врач может порекомендовать регидратацию. напиток.
Помимо гидратации важно соблюдать диету. Вам не нужно слишком беспокоиться об изменении рациона вашего ребенка, но постарайтесь сделать упор на естественные связывающие и питательные продукты, такие как овсянка, бананы и яблочное пюре, и легко усваиваемые фрукты с высоким содержанием воды, такие как медвяная роса, дыня и арбуз.
Некоторые пробиотики потенциально могут уменьшить тяжесть симптомов диареи. Перед тем, как давать их ребенку, проконсультируйтесь с лечащим врачом вашего ребенка.
Противодиарейные препараты продаются без рецепта (а также по рецепту), но их нельзя использовать, если они не назначены лечащим врачом вашего ребенка.
Убедитесь, что ваш ребенок получает много здоровой жидкости
Предложите грудное молоко, смесь, если вашему ребенку меньше 12 месяцев, грудное молоко / альтернативу молоку (если вашему ребенку 1 год и старше) или воду и дайте ребенку пить, пока он не насытится.
Если у вашего ребенка ухудшается диарея и / или он не проявляет особого интереса к своим обычным напиткам, попробуйте эти альтернативы, одновременно посоветовавшись с его лечащим врачом:
- Напитки для регидратации
- Смузи — попробуйте смешать банан, кокосовую воду и лед или просто дыню и воду (но не добавляйте ягоды, пока ребенок не почувствует себя лучше).
- Фруктовое фруктовое мороженое из цельных фруктов — как смузи, фруктовое мороженое — еще одно средство доставки жидкости ребенку, сопротивляющемуся питью
Ограничение потребления соков, спортивных напитков и газированных напитков
Сахар в соках, спортивных напитках и газированных напитках может усугубить диарею.Особенно следует избегать спортивных напитков и газированных напитков (с их искусственными подсластителями и содержанием кофеина) младенцам и детям ясельного возраста.
Если ваш ребенок будет пить только сок, разбавьте 30 мл сока 4 унциями воды, чтобы увеличить потребление воды.
Делайте упор на здоровую пищу
Сосредоточьтесь на следующих продуктах:
- Связывающие пищевые продукты, такие как бананы, яблочное пюре, тосты, злаки (овсяные хлопья, сливки, кукурузные хлопья), картофель без кожи, белый рис, блины и вафли
- Легкоусвояемые фрукты с высоким содержанием воды, такие как дыня, падь и арбуз
- Легкоусвояемые белки, такие как яйца, белое мясо курицы и белая слоеная рыба
- Умеренное количество соленой пищи, такой как крендели, соленый соус и супы на бульоне
- Приготовленные (и очищенные, если применимо) мягкие овощи, такие как морковь, стручковая фасоль, кабачки, кабачки и картофель
Ограничить следующее:
- Продукты с высоким содержанием жира и сахара, например жареные продукты, мороженое
- Любая еда, которую вы заметите, усугубит понос у вашего ребенка
Соблюдайте правила безопасности пищевых продуктов, чтобы снизить риск болезней пищевого происхождения, и прочтите Все подробности о хранении детского питания.
Защита от опрелостей (слишком частый результат диареи)
Сохраняйте у малышки комфорт и гладкость, используя влажную ткань вместо детских салфеток, ополаскивая ее попку водой и вытирая насухо, или, еще лучше, сушите на воздухе вместо вытирания. Также могут помочь частая смена подгузников (или даже некоторое время без подгузников!), А также защитные мази и кремы.
Если у вас есть проблемы, позвоните врачу вашего ребенка
Если ваш ребенок страдает одним из следующих симптомов, не стесняйтесь звонить своему врачу:
- Обезвоживание
- Рвота и неспособность удерживать жидкость
- Понос, содержащий кровь, слизь или гной, либо черный и смолистый
- Температура выше 102 ° F или лихорадка и диарея, длящиеся более 2 дней
- Более 8 стульев за 8 часов
- Значительное изменение в ее поведении одновременно с диареей
- Прочие признаки болезни
- Вы подозреваете, что диарея вашего ребенка связана с пищевым заболеванием
Для получения дополнительной информации по этой теме ознакомьтесь со следующими статьями:
Источники
Диарея у младенцев.Healthy Children.org. Дата обращения 10 июня 2015 г.
Как лечить диарею у детей — Здоровье детей
Ничто не может замедлить веселье ребенка или помешать его семейным планам больше, чем диарея. Диарея — распространенное заболевание, которое возникает, когда в стуле содержится слишком много воды.
«Ободочная кишка предназначена для поглощения воды, поэтому стул имеет форму и консистенцию. Иногда стул поглощает слишком много воды, что приводит к диарее», — объясняет Лорен Лазар, M.D., детский гастроэнтеролог со здоровьем детей и доцент Юго-Западного Университета штата Вашингтон. «Если у вашего ребенка жидкий или жидкий стул по крайней мере три или более раз в день, вероятно, это диарея».
Лучшее лечение диареи вашего ребенка может зависеть от ее причины, но есть способы облегчить симптомы диареи. Узнайте, как лечить диарею у детей, включая советы по противодиарейным лекарствам, домашним средствам и лучшим продуктам, которые можно давать вашему ребенку.
Что может вызвать диарею у детей?
Обычно диарея у детей считается «острой», то есть длится от нескольких дней до недели.Наиболее частой причиной острой диареи является инфекция, вирусная, бактериальная или паразитарная.
Помимо проблем с желудком, диарея у детей может быть вызвана и другими причинами, в том числе:
Хроническая диарея — это диарея, которая длится более 2–4 недель и встречается реже. Как и острая диарея, она может быть вызвана бактериальной, вирусной или паразитарной инфекцией. Хроническая диарея также может быть вызвана основным воспалением в организме, генетическими или аутоиммунными состояниями, такими как целиакия или воспалительное заболевание кишечника, или функциональными расстройствами желудочно-кишечного тракта, такими как синдром раздраженного кишечника.
Что я могу дать своему ребенку, чтобы остановить диарею?
Обычно лекарства для лечения диареи у детей не нужны. В большинстве случаев острая инфекционная диарея прекратится, когда организм избавится от инфекции.
«Диарея похожа на кашель, когда вы простужены. Ваш кишечник пытается избавиться от всего плохого, — объясняет доктор Лазар. — Если вы замедляете работу кишечника с помощью антидиарейного лекарства во время инфекционной диареи, вы удерживая инфекцию внутри ».
Если диарея вашего ребенка длится более нескольких дней, посоветуйтесь с педиатром, чтобы определить причину и лучшее лечение.При хронической диарее ваш врач может посоветовать изменить диету, лекарства или другое продолжающееся лечение.
Информация о лекарстве от диареи для детей
- Обычно антибиотики не используются для лечения инфекционной диареи у детей.
- Всегда проконсультируйтесь с врачом, прежде чем давать ребенку безрецептурные лекарства от диареи, такие как Имодиум и Пепто-Бисмол.
- При некоторых типах инфекционной диареи могут быть полезны пробиотики. Вы можете купить пробиотики без рецепта в жидкой форме или в форме таблеток.Обязательно покупайте версию «для детей». Проконсультируйтесь с врачом перед использованием пробиотиков, если ваш ребенок младше 3 лет.
- Не давайте детям младше 3 лет какие-либо лекарства без предварительной консультации с врачом.
Какие домашние средства от диареи у детей?
Не существует одного конкретного продукта питания, питья или домашнего средства, которое остановило бы диарею вашего ребенка. Лучшее лечение диареи вашего ребенка — поддерживающая терапия. Чтобы облегчить симптомы диареи, сосредоточьтесь на:
- Обеспечение обезвоживания вашего ребенка
- Предлагает разнообразные питательные продукты
- Выявление триггеров или проблемных продуктов
«При диарее организм теряет соли и электролиты, поэтому очень важно помочь вашему ребенку оставаться гидратированным», — говорит д-р.Лазарь. «Избегайте сока и других сладких напитков».
Чтобы ребенок с диареей оставался гидратированным, предлагайте много жидкости, например:
- Вода
- Бульон или суп
- Растворы электролитов для детей в жидкой форме или в форме для замораживания
- Спортивные напитки, такие как Gatorade или Powerade (выбирайте сорта с низким содержанием сахара)
Чем кормить ребенка, страдающего диареей?
Если у вашего ребенка диарея, важно кормить его здоровой, хорошо сбалансированной диетой в дополнение к большому количеству жидкости.В прошлом врачи рекомендовали диету BRAT (бананы, рис, яблочное пюре и тосты) в качестве решения, которое поможет детям с диареей. Сейчас многие врачи не рекомендуют ее.
«Диета BRAT носит ограничительный характер и не обязательно помогает остановить диарею», — поясняет доктор Лазар. «Вместо этого мы рекомендуем детям продолжать питаться полноценной и сбалансированной диетой, поскольку есть доказательства того, что кишечник заживает, когда ребенок накормлен «.
Для младенцев и детей, находящихся на грудном вскармливании, грудное молоко по-прежнему является отличным вариантом питания при диарее.«Грудное молоко легко усваивается и содержит больше питательных веществ, чем растворы электролитов», — говорит доктор Лазар. Однако родителям следует помнить, что младенцы, особенно новорожденные, очень восприимчивы к обезвоживанию с диареей, поэтому, если вы заметите какие-либо изменения в организме ребенка характер стула, обратитесь к педиатру.
В некоторых случаях диареи педиатр вашего ребенка может порекомендовать безмолочную диету или диету с низким содержанием сахара — на краткосрочной основе. Если диарея вашего ребенка не проходит, попробуйте вести дневник питания.У некоторых людей определенные продукты могут вызвать диарею. Например, некоторые пациенты с синдромом раздраженного кишечника замечают, что жирная, сахарная или острая пища, как правило, вызывает проблемы. У некоторых детей глютен или молочные продукты могут вызвать диарею. Если вы чувствуете, что определенная пища вызывает у вашего ребенка проблемы, запишите это и обсудите со своим врачом.
Может ли клетчатка или определенные продукты остановить диарею моего ребенка?
Клетчатка часто используется для регулирования дефекации и может применяться как при запоре, так и при диарее, в зависимости от типа клетчатки в пище.Пектин, вещество, встречающееся в природе в пище, также может использоваться для сгущения стула. Некоторые продукты, богатые клетчаткой, могут помочь замедлить диарею вашего ребенка. Продукты с высоким содержанием клетчатки, которые могут помочь при диарее, включают:
- Яблоки (без кожицы)
- Бананы
- Ячмень
- Овес
- Фасоль
- Горох
- Сладкий картофель (без кожуры)
Обсудите со своим врачом, можно ли давать ребенку пищевые добавки с клетчаткой.
Когда мне следует показать ребенка врачу при диарее?
Если у вашего ребенка понос, позвоните врачу:
- Моложе 6 месяцев
- Кровь в стуле
- Имеет признаки обезвоживания (низкий диурез, отсутствие слез, отсутствие слюны во рту, чрезмерная сонливость или низкий уровень активности).
- Рвота
- Имеет высокую температуру, которая не проходит при приеме лекарств от лихорадки
- Вздутие живота (опухоль или увеличение)
- В анамнезе оперировал брюшную полость
- Симптомы длятся более 2–3 дней
«Даже если ваш ребенок остается гидратированным, я бы порекомендовал обратиться к педиатру, если диарея не улучшится через два или три дня — просто чтобы убедиться, что другие исследования не нужны», — рекомендует докторЛазарь.
Подробнее о детской диарее и гастроэнтерологии
Отделение детской гастроэнтерологии Детского здравоохранения предлагает специализированные программы, помогающие детям и их семьям управлять широким спектром желудочно-кишечных заболеваний. Узнайте больше о нашей программе GI, услугах и поддержке, которые мы предлагаем детям и семьям.
Зарегистрироваться
Следите за новостями о здоровье, которые важны для ваших детей.



