Сестринские рекомендации ребенку с сахарным диабетом после стационара
Я искала СЕСТРИНСКИЕ РЕКОМЕНДАЦИИ РЕБЕНКУ С САХАРНЫМ ДИАБЕТОМ ПОСЛЕ СТАЦИОНАРА. НАШЛА! Этапы сестринского процесса при сахарном диабете у детей:
1 этап. Сбор информации о пациенте. . Планирование и реализация ухода за пациентом в условиях стационара. Цель ухода:
способствовать улучшению состояния.
Сестринский процесс при сахарном диабете у детей. Методические рекомендации для преподавателей. дисциплина:
«Лечение пациентов детского профиля» для специальности:
«Сестринское дело».
2.1 Организация работы стационара. 2.2 Организация сестринского ухода за детьми, страдающими сахарным диабетом в . углеводов до, во время и после физических занятий в соответствии со следующими рекомендациями, а также.
После коррекции уровня сахара в крови здоровье ребенка восстанавливается. . Особенности сестринского ухода за пациентами с сахарным диабетом. Сестринские рекомендации ребенку с сахарным диабетом после стационара- ПРОБЛЕМЫ БОЛЬШЕ НЕТ!
. . сестры стационара при уходе за детьми страдающими сахарным диабетом.
. сестры стационара при уходе за детьми страдающими сахарным диабетом.
•Рекомендации пациентам, страдающим сахарным диабетом. . •Карта наблюдения за пациентом, находящимся на стационарном лечении. •Лист сестринской оценки состояния пациента.
Сестринский уход при заболеваниях щитовидной железы и сахарном диабете у детей». . 1.Правильный ответ:
медицинская сестра должна дать маме рекомендации о постоянном применении назначенных препаратов.
Организация сестринского ухода за детьми страдающими сахарным диабетом в соматическом отделении МБУЗ ДГБ. . Медсестра должна приложить все усилия, чтобы при выписке из стационара ребенок и его родители знали все о.
Особенности сестринского ухода за пациентами с сахарным диабетом. . Прирост детей с сахарным диабетом 1 типа. . Долгосрочная цель:
пациент будет соблюдать данную диету после выписки из стационара.
Укажите сестринские рекомендации ребенку с сахарным диабетом после стационарного лечения. Сестринские рекомендации ребенку с сахарным диабетом после стационара— 100 ПРОЦЕНТОВ!
а) обучаться в «Диабет-школе». б) заниматься физкультурой в основной группе.
б) заниматься физкультурой в основной группе.
На Студопедии вы можете прочитать про:
Сестринский процесс при сахарном диабете. . Группа риска:
— Лица с отягощенной наследственностью. — Женщины, родившие живого или мертвого ребенка с массой тела более 4,5 кг.
Кормить больного сахарным диабетом ребенка необходимо 6 раз в сутки и чаще. . При правильной организации сестринского ухода общее состояние ребенка улучшается, наступает ремиссия.
стационар сестринский уход диабет. . 1.2 Характеристика сахарного диабета. 1.3 Роль медицинской сестры стационара при уходе за ДЕТЬМИ, страдающими сахарным диабетом.
Создать физический и психический покой, рекомендации по диете, выполнению инъекций инсулина. . Обучение в «школе больных сахарным диабетом.» . При сестринском обследовании медсестра получила такие данные, как:
жалобы на.
Организация работы стационара. На базе МБУЗ «Детская городская больница» города-курорта Анапа детского соматического . Организация сестринского ухода за детьми, страдающими сахарным диабетом в соматическом отделении МБУЗ ДГБ.
Этапы сестринского процесса при сахарном диабете у детей..31стр. . Уровень сахара крови после еды определяется для инсулина короткого действия — три часа после еды, для инсулина ультракороткого действия — два часа. . При выписке из стационара ребенок и его родители знают все о заболевании и его . Получить практические навыки, развить умение грамотно давать рекомендации.
2. Определение проблем больного сахарным диабетом и постановка сестринского диагноза. . ЕСЛИ РЯДОМ РЕБЕНОК С САХАРНЫМ ДИАБЕТОМ Краткая информация МАРГАРИТА.
23 этапы сестринского процесса при сахарном диабете у детей. . Планирование и реализация ухода за пациентом в условиях стационара.
Сахарный диабет. Система подхода к обеспечению сестринского ухода за пациентом с сахарным диабетом, осложненным диабетической стопой. . Сахарный диабет у детей.
Осложнения сахарного диабета. • «острые» — связанные с декомпенсацией или передозировкой препаратов. . Патронаж здорового ребенка. Сестринский процесс при гастрите.
4 Организация медсестрой питания больных с сахарным диабетом. 4.1 Осложнения пациентов с СД, обязанности медсестры. 4.2 Сестринский процесс правильного введения инсулина.
http://www.greenmama.ru/nid/3352635/
http://www.greenmama.ru/nid/3404803/
http://www.greenmama.ru/nid/3376401/
Сестринский процесс при сахарном диабете: для чего он нужен
Существует огромное количество самых разных заболеваний, при лечении которых достаточно большое значение имеет не только работа доктора, но еще и сестринский процесс. При сахарном диабете современные лечебные учреждения возлагают основной труд, а также контроль над выполнением различных назначений со стороны врача именно на плечи младшего медперсонала. Поэтому нельзя недооценивать такую работу, ведь данная категория сотрудников в определенных ситуациях играет далеко не второстепенную роль.
Сестринский процесс при сахарном диабете осуществляется в соответствии с действующими нормами. По принятой классификации различают два основных типа данного заболевания:
- инсулинозависимый;
- инсулиннезависимый.

Оба достаточно часто можно встретить у современных людей, причем сестринский процесс при сахарном диабете может потребоваться практически в любом возрасте. Причины развития недуга могут быть самыми разнообразными, но все они, так или иначе, имеют непосредственную связь с процессом выработки гормона инсулина. Далеко не всегда речь идет о нехватке или же отсутствии данного вещества, поскольку его объем может быть в норме или даже ее превышать, но при этом клетки внутренних тканей человека не воспринимают гормон, что приводит к увеличению общего уровня сахара в крови.
Сестринский процесс при сахарном диабете осложняется еще и тем, что у заболевания нет каких-либо ярко выраженных симптомов, поэтому на протяжении длительного времени оно может оставаться абсолютно незамеченным, нанося существенный вред организму. Именно этим оно и опасно, поскольку, когда человек узнаёт о своем диагнозе, некоторые вещи могут быть уже необратимы, и далеко не редкими являются ситуации, что впервые данное словосочетание пациент может услышать после перенесения гипергликемической комы. Однако все это относится к инсулинонезависимой форме заболевания, так как сестринский процесс при сахарном диабете (СД-1) проводится несколько легче за счет стремительного развития и быстрого определения диагноза.
Однако все это относится к инсулинонезависимой форме заболевания, так как сестринский процесс при сахарном диабете (СД-1) проводится несколько легче за счет стремительного развития и быстрого определения диагноза.
Стадии
Всего существует три основных этапа развития данной болезни:
- Преддиабет. В данном случае указываются основные группы риска, то есть те люди, у которых есть родственники с подобным диагнозом, больные, страдающие от избыточного веса, лица старше 45 лет или же женщины, которые рожали мертвых детей или младенцев с массой более 4.5 кг.
- Латентная форма. На этой стадии заболевание протекает абсолютно незаметно и чаще всего в утреннее время сахар остается в пределах нормы. Определить его можно, проведя специализированный тест чувствительности организма к глюкозе.
- Диабет. Заболевание никоим образом не «скрывается» и при должном внимании его без труда можно диагностировать по различным внешним признакам. Сестринский процесс при сахарном диабете назначается часто после того, как у больного возникает постоянная жажда, учащенное мочеиспускание, резкий набор или же потеря веса, нахождение сахара в моче или же кожный зуд.

После и в процессе определения диагноза, а также дальнейшего уточнения конкретной причины возникновения данного недуга, человеку может потребоваться не только помощь квалифицированного врача, но еще и поддержка медсестер. При этом не все понимают, что включает в себя карта сестринского процесса при сахарном диабете и что она собой представляет.
Основные задачи
В первую очередь стоит отметить, что сестринский процесс представляет собой определенную технологию ухода за пациентом, которая имеет обоснование с медицинской и научной точки зрения. Главной ее целью является максимальное улучшение качества жизни пациента, а также обеспечение помощи в нахождении решения не только имеющихся проблем, но и тех, которые могут появиться в будущем. Основываясь на этом, составляется карта сестринского процесса при сахарном диабете.
Как проводятся работы?
Сам по себе комплекс мер включает в себя следующее:
- Первый этап, с которого начинается сестринский процесс при сахарном диабете – обследование, когда обеспечивается помощь в составлении полноценной картины развития данного заболевания.
 Нужно правильно понимать, что у каждого человека должна быть собственная история болезни, в которую вносятся все анализы и записываются наблюдения и выводы по поводу состояния здоровья пациента. В данном случае еще один важный момент, для которого проводится сестринский процесс при сахарном диабете – сбор информации о больном, так как это тоже помогает составить точную картину проблемы.
Нужно правильно понимать, что у каждого человека должна быть собственная история болезни, в которую вносятся все анализы и записываются наблюдения и выводы по поводу состояния здоровья пациента. В данном случае еще один важный момент, для которого проводится сестринский процесс при сахарном диабете – сбор информации о больном, так как это тоже помогает составить точную картину проблемы. - На втором этапе ставится диагноз, при котором учитываются не только явные проблемы больного, которые присутствуют на данный момент, но еще и те, которые могут появиться в процессе лечения. Вполне естественно, что в первую очередь реакция специалистов должна быть именно на самые опасные симптомы, которые угрожают жизни и состоянию здоровья пациента, для препятствования чему и используется сестринский процесс при сахарном диабете. Проблемы пациента определяются медицинской сестрой, и она составляет перечень недугов, которые могут вносить некоторые сложности в жизнь пациента. При этом проверка карточки и простой опрос – это далеко не все, чем ограничивается в данном случае сестринский процесс при сахарном диабете.
 Стадии такого рода уже требуют проведения профилактических и психологических мероприятий, включая также работу с близкими родственниками.
Стадии такого рода уже требуют проведения профилактических и психологических мероприятий, включая также работу с близкими родственниками. - На третьем этапе осуществляется систематизирование всей полученной информации, после чего перед медсестрой ставят определенные цели, которые являются не только краткосрочными, но еще и могут быть рассчитаны на более длительный промежуток времени. Все это указывается в плане действий, а затем заносится в индивидуальную историю больного, у которого был обнаружен сахарный диабет. Сестринский процесс при данном заболевании уже будет непосредственно зависеть от того, какие конкретно проблемы удалось определить.
Далее медицинская сестра начинает действовать в соответствии с разработанным планом и берет на себя целый ряд комплексных мероприятий, направленных на обеспечение улучшения состояния пациента.
В конечном итоге, основываясь на динамике развития болезни, а также различных положительных изменений в общем состоянии здоровья пациента врач определяет, насколько эффективной была помощь медсестры.
Стоит отметить, что для каждого отдельного пациента может назначаться индивидуальный сестринский процесс при сахарном диабете. Организационный этап здесь полностью зависит от того, насколько сложным является заболевание и какие меры должен предпринять доктор, чтобы избавить больного от этого недуга. В стандартном случае медсестра будет работать под непрерывным наблюдением врача, выполняя все его указания. Достаточно часто случается и так, что сестринский процесс при сахарном диабете 1 типа или даже второго предусматривает взаимодействие между врачом и медсестрой, то есть когда они работают, и при этом между собой предварительно согласуют любые мероприятия.
Помимо всего прочего, может назначаться и абсолютно независимое сестринское вмешательство. В данном случае особенности сестринского процесса при сахарном диабете предусматривают самостоятельные действия со стороны медицинского сотрудника для оказания той помощи, которая требуется пациенту на данный момент, без необходимости предварительного согласования с лечащим врачом.
Основные особенности
Вне зависимости от того, к какому конкретно виду относятся действия медсестры, она должна максимально контролировать и предугадывать возможные варианты развития событий, что предусматривает организация сестринского процесса (сахарном диабете любого типа). Неважно имеет ли место прямое наблюдение со стороны врача или же она выполняет все работы самостоятельно – медсестра будет нести ответственность за здоровье и жизнь пациента, поэтому к данному вопросу нужно подходить предельно серьезно.
Как говорилось выше, медсестрам приходится решать достаточно большое количество проблем пациентов, и они должны помочь им приспособиться к новым реалиям жизни. В частности, даже сестринский процесс при сахарном диабете 2 типа предусматривает необходимость введения и составления нового меню, предоставление первичных сведений о ведении подсчета ХЕ, калорий и углеводов, а также проведение консультаций родственникам, которые должны научиться помогать больному. Если же речь идет об инсулинозависимом диабетике, то в таком случае проводится дополнительная лекция касательно инъекций, используемых препаратов, а также правильного введения каждого из них. Суточная норма в данном случае подбирается исключительно врачом и не входит в сестринский процесс при сахарном диабете. Сбор информации при первичном обследовании и консультации по поводу того, куда ставить уколы и каким образом нужно набирать лекарство – вот главные задачи этого специалиста в данном случае.
Суточная норма в данном случае подбирается исключительно врачом и не входит в сестринский процесс при сахарном диабете. Сбор информации при первичном обследовании и консультации по поводу того, куда ставить уколы и каким образом нужно набирать лекарство – вот главные задачи этого специалиста в данном случае.
Нужно правильно понимать, что при сахарном диабете влияние медсестры является чрезвычайно важным, ведь это именно тот человек, с которым при желании можно пообщаться, найти поддержку или получить ценный совет. Каждый такой специалист немножко психолог, который помогает принять возникший недуг и поможет научить пациента, как полноценно с ним жить и какие физические упражнения нужно будет делать.
Обследование
Как говорилось выше, данный процесс начинается после назначения лечение и осуществления передоверия пациента медсестре. Она занимается тщательным обследованием больного, изучением истории его болезни и детальным опросом для того, чтобы выяснить следующие факты:
- присутствуют ли у человека какие-то эндокринные и прочие заболевания;
- осуществлялся ли прием инсулина пациентом до проведения данного обследования, и если да, то что конкретно принималось и в какой дозировке, какие еще применялись антидиабетические и другие препараты;
- соблюдается ли им на данный момент какая-то конкретная диета, правильно ли он использует таблицу хлебных единиц;
- если присутствует глюкометр, то в таком случае медсестра проверяет, умеет ли пациент его использовать;
- проверяется, вводит человек инсулин стандартным шприцом или специальным шприцом-ручкой, насколько правильно выполняется данная процедура и знает ли человек о возможном появлении осложнений;
- насколько долго присутствует данное заболевание, возникали ли гипо- или гипергликемические комы и прочие осложнения, и если такое происходило, то что конкретно стало причиной, а также умеет ли человек действовать в подобных ситуациях.

Медсестра задает огромное количество вопросов касательно распорядка дня, основных привычек и физических нагрузок своего пациента. Если речь идет о ребенке или пожилом человеке, то в таком случае обязательно проводится предварительная беседа с родственниками или родителями. Такую технологию обследования принято называть субъективной, поскольку полнота информации в данном случае непосредственно зависит от опытности медсестры, а также ее умения задавать правильные вопросы и находить с людьми общий язык.
Вторая часть
Вторая часть – это физическое обследование, которое включает в себя следующие мероприятия:
- Общий внешний осмотр. В данном случае, к примеру, «мешки под глазами» или подобные отеки могут говорить о том, что у человека присутствуют определенные проблемы с почками или сердцем.
- Крайне внимательный осмотр кожи. Также стоит отметить, что отдельное внимание обращается на состояние слизистых оболочек, и, если они будут бледными, то это свидетельствует о наличии у человека обезвоживания.

- Измерение температуры, дыхательных движений и частоты пульса, а также проведение стандартного доврачебного осмотра.
После проведения данной процедуры продолжается сестринский процесс, в частности, проводится составление сестринской истории болезни, которая, соответственно, отличается от врачебной. Нужно понимать, что врач, основываясь на полученных результатах анализов и обследования, записывает, что конкретно на данный момент происходит в организме пациента, в то время как медсестра, проводя собственные наблюдения, фиксирует, какие проблемы возникают у больного в связи с возникшими нарушениями. В истории болезни ее пишется также ряд дополнительных сведений, таких как возникновение неврозов, возможность самообслуживания и прочее.
Помощь в стационаре
Составляя собственную историю болезни, медсестра может заметить какие-то конкретные проблемы у больного, то есть указывает на те, которые присутствуют на данный момент, и учитывает те, которые могут появиться в будущем. Некоторые из них достаточно опасны, в то время как другие можно достаточно легко предотвратить, но к любым изменениям нужно быть готовым. Она выявляет также факторы, которые могут в дальнейшем спровоцировать различные осложнения, невроз, склонность к нарушению установленной диеты и прочие отклонения, учитывая все это в процессе ухода за больным.
Некоторые из них достаточно опасны, в то время как другие можно достаточно легко предотвратить, но к любым изменениям нужно быть готовым. Она выявляет также факторы, которые могут в дальнейшем спровоцировать различные осложнения, невроз, склонность к нарушению установленной диеты и прочие отклонения, учитывая все это в процессе ухода за больным.
Ведение грамотного сестринского процесса просто невозможно, если не составлен достаточно четкий план. Именно по этой причине в собственный вариант истории болезни медсестра вписывает специализированные руководства по уходу, в которых крайне подробно перечисляет все возможные проблемы, а также планирует ответные действия.
Пример
Все это может выглядеть примерно следующим образом:
- Выполняются определенные предписания врача, которые осуществляются под его непосредственным наблюдением или контролем. В частности, речь идет об инсулинотерапии и выдачи лекарств, подготовке к лечебно-диагностическим процедурам или же их проведение и многое другое.
 В процессе амбулаторного лечения берутся анализы и регулярные контрольные осмотры.
В процессе амбулаторного лечения берутся анализы и регулярные контрольные осмотры.
Варианты вмешательства
Стоит отметить, что есть три основных вида сестринского вмешательства – это выполнение конкретных врачебных предписаний, непосредственный уход за больным, а также различные действия, которые проводятся вместе с врачом или после предварительной консультации.
Сестринский уход включает в себя манипуляции, которые медсестра осуществляет исключительно на свое усмотрение, основываясь на полученном опыте и «сестринской» истории болезни. В частности, речь идет об обучении навыкам самоконтроля, основным принципам питания и контролю за тем, насколько пациентом соблюдается установленный режим дня, диета и особые предписания врача. Если обеспечивается сестринский процесс при сахарном диабете у детей, она в обязательном порядке проведет беседу не только с ребенком, но и его родителями. Ребенок не будет ничего бояться в больнице, в то время как родители смогут узнать об особенностях данного заболевания, правильном составлении меню и основных навыках, которые пригодятся в жизни с таким недугом.
Взаимозависимый сестринский процесс при сахарном диабете у детей и взрослых представляет собой комплекс мер, при котором сестра постоянно делится с лечащим врачом различными наблюдениями, и потом уже доктор самостоятельно принимает решения по поводу изменения или же дополнения используемой лечебной тактики. В таком случае медсестра ни в коем случае не будет назначать диабетику снотворные, но при этом она расскажет врачу о возникновении проблем со сном, после чего тот вынесет решение об использовании какого-то препарата.
Одной из наиболее важных особенностей сахарного диабета является то, что качество жизни больного абсолютно одинаково зависит от лечения, медицинского ухода и самодисциплины. Медицинская сестра не будет каждый день приходить домой к больному для того, чтобы проследить, насколько правильно им выполняются врачебные предписания. Именно по этой причине сестринский процесс при возникновении сахарного диабета просто невозможен, если пациент заранее не привыкнет к самоконтролю.
Роль медицинской сестры в оказании помощи пациентам с сахарным диабетом
Фрагмент работы
Введение
Содержание
Список литературы
Сахарный диабет – это заболевание эндокринной системы, для которого характерна хроническая гипергликемия (повышение уровня глюкозы в крови). Виды сахарного диабета – это сахарный диабет I и II типов, гестационный сахарный диабет, иные формы сахарного диабета.
При сахарном диабете пациенты жалуются на выраженную общую и мышечную слабость, жажду (потребление жидкости до 3-5 литров в день), сухость во рту, часто е и обильное мочеиспускание как в дневное, так и в ночное время, похудение в случае с сахарном диабетом I типа, зуд кожи, повышение аппетита. В целях диагностики сахарного диабета используется оценка симптомов заболевания и определение глюкозы в капиллярной и венозной крови.
В целях диагностики сахарного диабета используется оценка симптомов заболевания и определение глюкозы в капиллярной и венозной крови.
Лечение сахарного диабета проводится с использованием инсулина, различных лекарственных препаратов, методов ф
Показать все
изической реабилитации (лечебная физкультура, физиотерапия, итглорефлексотерапия), лечебного питания, хирургического лечения, фитотерапии, эфферентных методов лечения, ультрафиолетового облучения крови, иммунотропной терапии, методов нормализации обменных процессов в организме, санаторно-курортного лечения. Важным является лечение осложнений, обучение пациента, регулярные диспансеризации.
Участие медицинской сестры в процессе медицинской реабилитации пациентов, страдающих сахарным диабетом должно осуществляться в строгом соответствии с современными представлениями о сестринском процессе.
К числу этапов сестринского процесса при сахарном диабете относятся сестринское обследование, сестринская диагностика, формулировка целей и планирование сестринского ухода, осуществление плана сестринского ухода, оценка эффективности сестринского ухода.
Данные, полученные нами в результате исследования могут применяться при обучении медицинских сестер диабетологического профиля, а также при обучении медицинских сестре других направлений деятельности.
Скрыть
Сахарный диабет – это обменное нарушение, характеризующееся хронической гипергликемией и приводящее к повреждению и дисфункции эндотелия кровеносных сосудов и, как следствие, нарушению функции различных органов, особенно, почек, сердца, глаз и нервной системы. По данным Международной диабетической Федерации (IDF) на момент 2013 года Россия занимала устойчивое пятое место по числу больных сахарным диабетом. У 70% пациентов с сахарным диабетом II типа наблюдаются почечные осложнения, 20% из всех пациентов погибают от хронической почечной недостаточности [12, 31]. По статистикеМинистерства Здравоохранения Российской Федерации, на момент окончания 2014 года в нашей стране насчитывалось более 4 млн. больных сахарным диабетом. По разным оценкам, от 5 до 10 млн. человек не знают о своем диагнозе
больных сахарным диабетом. По разным оценкам, от 5 до 10 млн. человек не знают о своем диагнозе
Показать все
и не получают соответствующую медицинскую помощь.
Поскольку сахарный диабет имеет широкое распространение и серьезный список вторичных осложнений, то изучение сахарного диабета являетсяактуальнойпроблемойсовременной эндокринологии.
Эффективность лечения и реабилитации пациентов с сахарным диабетом напрямую зависит от профессионализма среднего медицинского персонала, который осуществляет уход за больным, выполняет назначения врача и проводит местное лечение. В современном сестринском деле медицинской сестре отводится большая роль в лечении пациентов любого профиля. Медицинская сестра – это профессионал, действующий исходя их современных технологий и рекомендаций, в интересах пациента, с соблюдением этико-деонтологических принципов оказания медицинской помощи.
Целью дипломной работы является изучение основных аспектов деятельности медицинской сестры в оказании медицинской помощи пациентам с сахарным диабетом.
Объект исследования – деятельность медицинской сестры в уходе за пациентами с сахарным диабетом.
Предмет исследования – роль медицинской сестры в лечении и реабилитации пациентов с сахарным диабетом.
Гипотеза исследования – профессиональная деятельность медицинской сестры оказывает существенное влияние на число осложнений у пациентов с сахарным диабетом.
Задачи исследования:
1. Изучение сахарного диабета с точки зрения этиологии, патогенеза, методов диагностики, лечения и профилактики осложнений развития осложнений.
2. Изучение современной системы диабетологической помощи в России и в мире.
3. Изучение роли медицинской сестры в лечении пациентов с сахарным диабетом.
4. Разработка рекомендаций медицинским сестрам, пациентам и их близким.
Работа состоит из введения, в котором отражены актуальность проблемы, поставлены цель и задачи исследования, раскрываются методы исследования, двух глав, заключения, списка использованной литературы и приложений.
Методы исследования– изучение медицинской документации, учебной литературы и интернет-источников по проблеме исследования, статистических данных. Для теоретического анализа использовались математические методы, методы классификации, синтеза, аналогии.
Для теоретического анализа использовались математические методы, методы классификации, синтеза, аналогии.
Практическая значимость работы. Результаты исследовательской работы могут быть использованы для составления сестринского плана ухода за пациентами с сахарным диабетом, подготовки медицинских сестре диабетологического профиля, обучения пациентов с сахарным диабетом и их близких.
Скрыть
ВВЕДЕНИЕ 4
Глава 1. САХАРНЫЙ ДИАБЕТ КАК СОЦИАЛЬНО ЗНАЧИМОЕ ЗАБОЛЕВАНИЕ 6
1.1. Типы сахарного диабета, эпидемиология, этиология и патогенез заболевания 6
1.2. Клинические проявления, методы диагностики и лечения сахарного диабета 10
1.3. Способы профилактики осложнений, ассоциированных с сахарным диабетом 14
1.4. Современное состояние диабетологической помощи в России 15
Выводы по главе 1 16
Глава 2. ОСНОВНЫЕ ОПРЕДЕЛЕНИЯ И ПРИНЦИПЫ СЕСТРИНСКОЙ ПОМОЩИ ПАЦИЕНТАМ С САХАРНЫМ ДИАБЕТОМ 17
2. 1. Принципы организации сестринской помощи в практике отечественного и зарубежного здравоохранения 17
1. Принципы организации сестринской помощи в практике отечественного и зарубежного здравоохранения 17
2.2. Рекомендации по оказанию сестринской помощи больным с сахарным диабетом 21
Выводы по главе 2 26
ВЫВОДЫ 27
БИБЛИОГРАФИЧЕСКИЙ СПИСОК 29
ПРИЛОЖЕНИЕ А 33
ПРИЛОЖЕНИЕ Б 34
ПРИЛОЖЕНИЕ В 37
ПРИЛОЖЕНИЕ Г 38
ПРИЛОЖ
Показать все
ЕНИЕ Д 40
Скрыть
1. Барыкина Н.В., Зарянская В.Г.. Сестринское дело в хирургии. – Ростов-на-Дону: Феникс, 2012. – 448 с.
2. Борисов Ю.Ю. Теория сестринского дела. Учебник для студентов вузов, обучающихся по направлению подготовки 34.03.01 Сестринское дело. – Краснодар, 2014. – 121 с.
3. Гуцуляк, С. А. Философия сестринского дела. Научные теории и модели сестринского дела / сост.: С. А. Гуцуляк; ГБОУ ВПО ИГМУ Министерства здравоохранения России. – Иркутск: ИГМУ, 2012. – 30 с.
– Иркутск: ИГМУ, 2012. – 30 с.
4. Данилова Н.А.. Лечебное питание при диабете. – СПб.: Невский проспект, Вектор, 2007. – 128 с.
5. Дедов И.И., Мельниченко Г.А.., Фадеев В.Ф. Эндокринология. – М.: ГЭОТАР-Медиа, 2007. – 432 с.
6. Заликина Л.С. Уход за больными. – М.: Медицинское информационное агентство, 2008. – 204 с.
7. Клиническая эндокринология: р
Показать все
уководство (3-е издание)/ под ред. Н.Т. Старковой. – СПб.: Питер, 2002. – 576 с.
8. Мухина С.А. Тарновская И.И. Теоретические основы сестринского дела: учебник. – 2-е изд., испр. и доп. – М.: ГЭОТАР-Медиа, 2011. – 368 с.
9. Окороков А.Н. Диагностика болезней внутренних органов: Т. 2. Диагностика ревматических и системных заболеваний соединительной ткани. Диагностика эндокринных заболеваний: — М. Мед. лит., 2003. – 576 с.
10. Окороков А.Н.. Лечение болезней внутренних органов. Т.2. Лечение ревматических болезней. Лечение эндокринных болезней. Лечение болезней почек. – М.: Медицинская литература, 2009. – 608 с.
Лечение болезней почек. – М.: Медицинская литература, 2009. – 608 с.
11. Островская И.В., Широкова Н.В.. Основы сестринского дела. – М.: ГЭОТАР-Медиа, 2008. – 320 с.
12. Сахарный диабет: диагностика, лечение профилактика/ под.ред. И.П. Дедова, М.В. Шестакова. – М.: ООО «Издательство «Медицинское информационное агентство», 2011. – 808 с.
13. Сахарный диабет: острые и хронические осложнения/ под.ред. И.П. Дедова, М.В. Шестакова. – М.: ООО «Издательство «Медицинское информационное агентство», 2011. – 480 с.
14. Сестринское дело. Т.1 (гуманитарный, психолого-педагогический, административно-управленческий блоки)/ Под ред. А.Ф. Краснова. – Самара: ГП «Перспектива», 2000. – 368 с.
15. Смирнова И.П., Коротеев М.П. Обмен углеводов: Учебное пособие для вузов. – М.: РУДН, 2008. – 60 с.
16. Смолева Э.В. Сестринское дело в терапии с курсом первичной медицинской помощи/ Э.В. Смолева; под ред. к.м.н. Б.В. Кабарухина. – изд. 13-е. – Ростов-на-Дону, 2013. – 473 с.
17. Стецюк В. Г. Сестринское дело в хирургии: учебное пособие. — М.: ГЭОТАР-Медиа, 2012. – 720 с.
Г. Сестринское дело в хирургии: учебное пособие. — М.: ГЭОТАР-Медиа, 2012. – 720 с.
18. Федюкович Н.И. Анатомия и физиология человека: учеб.дп. – Ростов-на-Дону: Феникс, 2013. – 510 с.
II. Периодические издания
19. Болотова Н. В., Поляков В. К., Дронова Е. Г., Худошина С. В. Осложнения сахарного диабета у детей: лечение и профилактика// БМИК. – Саратов: ООО «Наука и инновации», 2012. – №7. – С.485-578
20. Бондарь И.А., Шабельникова О.Ю. Генетические основы сахарного диабета 2 типа// Сахарный диабет. – М.: ФГБУ Эндокринологический научный центр, 2013. – №4. – С.11-16
21. Ермолаева А.И. Геморрагический инсульт при сахарном диабете типа 2// Известия ВУЗов. Поволжский регион. Медицинские науки. – Пенза: ГОУ ВПО «ПГУ», 2009. – №1. – С.56-69.
22. Майоров А.Ю. Инсулинорезистентность в патогенезе сахарного диабета 2 типа// Сахарный диабет. – М.: ФГБУ Эндокринологический научный центр, 2011. – №1. – С.35.
23. Маслова О.В., Сунцов Ю.И. Эпидемиология сахарного диабета и микрососудистых осложнений// Сахарный диабет. – М.: ФГБУ Эндокринологический научный центр, 2011. – №3. – С.6-11.
– М.: ФГБУ Эндокринологический научный центр, 2011. – №3. – С.6-11.
24. Сунцов Ю.И., Болотская Л. Л., Маслова О.В., Казаков И.В. Эпидемиология сахарного диабета и прогноз его распространенности в Российской Федерации// Сахарный диабет. – М.: ФГБУ Эндокринологический научный центр, 2011. – №1. – С.15.
25. Шишкова Ю.А., Мотовилин О.Г., Суркова Е.В., Майоров А.Ю. Качество жизни при сахарном диабете: определение понятия, современные подходы к оценке, инструменты для исследования// Сахарный диабет. – М.: ФГБУ Эндокринологический научный центр, 2011. – №3. – С.70-75.
III. Электронные ресурсы
26. Алгоритмы специализированной медицинской помощи больным сахарным диабетом/ под редакцией И.И. Дедова, М.В. Шестаковой [Электронной ресурс]/ Государственный реестр больных сахарным диабетом. – Режим доступа: http://www.diaregistry.ru/assets/files/documents/ ALGORYTM-2015.pdf (дата обращения — 07.10.2016).
27. Государственный регистр больных сахарным диабетом [Электронный ресурс]. – Режим доступа: http://diaregistry. ru, свободный (дата обращения – 09.10.2016).
ru, свободный (дата обращения – 09.10.2016).
28. Общая заболеваемость всего населения России в 2014 году [Электронный ресурс]/ Министерство Здравоохранения России. – Режим доступа: https://www.rosminzdrav.ru/documents/9479-statisticheskaya-informatsiya-za-2014, свободный (дата обращения – 09.10.2016).
29. Общая заболеваемость всего населения России в 2012 году [Электронный ресурс]/ Министерство Здравоохранения России. – Режим доступа: https://www.rosminzdrav.ru/documents/8029-statisticheskaya-informatsiya-2012, свободный (дата обращения — 09.10.2016).
30. Общая заболеваемость всего населения России в 2010 году [Электронный ресурс]/ Министерство Здравоохранения России. – Режим доступа: https://www.rosminzdrav.ru/documents/6995-statisticheskaya-informatsiya, свободный (дата обращения — 09.10.2016).
31. Сахарный диабет – глобальная медико-социальная проблема современного мира [Электронный ресурс]/ Министерство Здравоохранения Пензенской области. – Режим доступа: http://minzdrav. pnzreg.ru/files/health_pnzreg_ru/zdravohran/krugl_stol_diabet/saharnyy_diabet_-_globalnaya_mediko-socialnaya_problema_sovremennogo_mira. pdf, свободный.
pnzreg.ru/files/health_pnzreg_ru/zdravohran/krugl_stol_diabet/saharnyy_diabet_-_globalnaya_mediko-socialnaya_problema_sovremennogo_mira. pdf, свободный.
Скрыть
Презентация на тему: Заболевания эндокринной системы у детей Сестринский процесс при сахарном диабете
1
Первый слайд презентации: Заболевания эндокринной системы у детей Сестринский процесс при сахарном диабете
Дисциплина: СП в педиатрии
Специальность: Сестринское дело
Преподаватель: Касатикова Н.В.
ГБОУ СПО «Тольяттинский медколледж»
Изображение слайда
2
Слайд 2: План лекции
1. Сахарный диабет
Сахарный диабет
2. Диабетическая и гипогликемическая комы
Изображение слайда
Изображение для работы со слайдом
3
Слайд 3: Сахарный диабет
Заболевание, связанное с недостатком инсулина в организме, характеризующееся нарушением всех видов обмена веществ, прежде всего углеводного и жирового.
У детей встречается I тип диабета инсулинозависимый (ИЗСД), детский, юношеский.
Занимает первое место среди эндокринной патологии у детей.
Изображение слайда
4
Слайд 4: Этиология
Генетическая предрасположенность
Встречается в любом возрасте, даже у новорождённых детей, но чаще в 5-14 лет.
Изображение слайда
Изображение для работы со слайдом
5
Слайд 5: Факторы риска сахарного диабета
Наследственность: сахарный диабет, ожирение
Вирусные инфекции: эпидемический паротит, краснуха, гепатит В, грипп и другие
Травмы психические и физические
Злоупотребление жирной и углеводистой пищей
Изображение слайда
Изображение для работы со слайдом
Изображение для работы со слайдом
6
Слайд 6: Патогенез
ПОДЖЕЛУДОЧНАЯ
ЖЕЛЕЗА
ИНСУЛИН
КЕТОАЦИДОЗ
КЛЕТКА
КЕТОНЕМИЯ
КЕТОНУРИЯ
ГИПЕРГЛИКЕМИЯ
ГЛЮКОЗУРИЯ
ПОЛИУРИЯ
ПОЛИДИПСИЯ
Патогенез
ПОРАЖЕНИЕ
СОСУДОВ
Изображение слайда
7
Слайд 7: Клинические фазы болезни
I — п редиабет
II — латентный (скрытый) диабет
III — явный диабет
Изображение слайда
8
Слайд 8: I фаза — предиабет
Клиника отсутствует
При обследовании: повышение холестерина, жирных кислот, нарушение толерантности к глюкозе
Дети входят в группу риска
Изображение слайда
9
Слайд 9: II — латентный (скрытый) диабет
Специфических клинических признаков нет
Малые признаки: пиодермия, фурункулы, стоматиты, у девочек – вульвовагиниты
Диабет подтверждается при обследовании
Изображение слайда
10
Слайд 10: III — явный диабет
Полидипсия до 5-6 л.
Полиурия 3-4 л/сут и более; недержание мочи, иногда – обезвоживание
Полифагия, но при этом потеря массы тела
Изображение слайда
Изображение для работы со слайдом
11
Слайд 11: Клиника
ЖКТ: гингивиты, стоматиты, кариес, диспепсия, увеличенная плотная печень
ЦНС: головные боли, утомляемость, раздражительность, ухудшение памяти, снижение успеваемости
Снижение иммунитета: присоединение инфекций (туберкулёз)
Изображение слайда
12
Слайд 12: Особенности диабета у детей
Лабильное течение
Склонность как к гипо-, так и гипергликемии
Резко меняющаяся потребность в инсулине
Изображение слайда
13
Слайд 13: Особенности клиники у грудных детей
Жажда, жадное сосание груди
Плохая прибавка массы тела
Липкая, сладкая моча, после высыхания на пелёнке «крахмальные» пятна
Стойкие опрелости
Частое присоединение гнойных инфекций
Изображение слайда
Изображение для работы со слайдом
Изображение для работы со слайдом
14
Слайд 14: Потенциальные проблемы
Риск развития осложнений:
д иабетическая и гипогликемическая комы
о тставание в половом и физическом развитии
п очечная недостаточность
с лепота
э нцефалопатия
ц ирроз печени
к ардиопатия
л иподистрофия
п рисоединение гнойных инфекций
Изображение слайда
Изображение для работы со слайдом
15
Слайд 15: Диагностика
Анализ крови на глюкозу: более 6,6 ммоль/л
Биохимический анализ крови: повышение холестерина, жирных кислот
ОАМ: глюкозурия, кетонурия, альбуминурия
УЗИ печени, поджелудочной железы
Изображение слайда
16
Слайд 16: Принципы лечения
Госпитализация при впервые выявленном диабете
Диета
Инсулинотерапия
Дозированная физическая нагрузка
Неспецифическая терапия
Изображение слайда
17
Слайд 17: Диета
Стол № 9
Обеспечение нормального физического развития ребёнка
О граничение продуктов с высоким гликемическим профилем
5-6 разовое питание по режиму
Расчёт питания в хлебных единицах
Изображение слайда
Изображение для работы со слайдом
Изображение для работы со слайдом
18
Слайд 18: Инсулинотерапия
Лечение пожизненное
Сочетание инсулинов короткого и длительного действия
Соблюдение правил введения инсулина
Изображение слайда
Изображение для работы со слайдом
Изображение для работы со слайдом
19
Слайд 19: Неспецифическая терапия
Ферменты ЖКТ
Липотропные препараты: липоевая кислота
Витамины
Изображение слайда
Изображение для работы со слайдом
Изображение для работы со слайдом
20
Слайд 20: Самоконтроль
Контроль сахара в крови: глюкометр, тест-полоски
Контроль сахара и ацетона в моче: тест-полоски «Глюкотест», «Кетостикс»
Ведение дневника
Изображение слайда
Изображение для работы со слайдом
Изображение для работы со слайдом
Изображение для работы со слайдом
21
Слайд 21: Современные средства контроля и лечения
Инсулиновая помпа
Система мониторинга
Изображение слайда
Изображение для работы со слайдом
Изображение для работы со слайдом
22
Слайд 22: Гипергликемическая (диабетическая) кома
Это состояние, характеризующееся повышением уровня глюкозы в крови, а так же накоплением в организме недоокисленных продуктов обмена (кетоновых тел).
Изображение слайда
23
Слайд 23: Этиология
Поздняя диагностика сахарного диабета
Недостаточная доза инсулина
Нарушение диеты (злоупотребление сладким, жирным)
Интеркуррентное заболевание (инфекции, психические и физические травмы и др.)
Изображение слайда
24
Слайд 24: Клиника
Прекома. Развитие постепенное в течение нескольких дней: усиление жажды, снижение аппетита, полиурия, слабость, вялость, головная боль, сонливость. Тошнота, рвота, боли в животе. Запах ацетона изо рта. Нарушение сознания, невнятная речь.
Развитие постепенное в течение нескольких дней: усиление жажды, снижение аппетита, полиурия, слабость, вялость, головная боль, сонливость. Тошнота, рвота, боли в животе. Запах ацетона изо рта. Нарушение сознания, невнятная речь.
Изображение слайда
25
Слайд 25: Клиника
Кома. Потеря сознания. Кожа и слизистые сухие. Тонус глазных яблок снижен. Дыхание шумное глубокое, Куссмауля. Пульс частый, слабого наполнения. АД снижено. Мышечная гипотония. Олигурия. Резкий запах ацетона.
Лабораторные данные
В крови уровень глюкозы повышен. В моче определяется сахар и ацетон.
Изображение слайда
26
Слайд 26: Алгоритм неотложной помощи
ВЫЗВАТЬ ВРАЧА ЧЕРЕЗ ТРЕТЬИХ ЛИЦ!
Обеспечить приток свежего воздуха, по возможности – оксигенотерапия
Промыть желудок с 4% р-ром натрия гидрокарбоната, оставить часть раствора в желудке
Сделать очистительную клизму с 4% р-ром натрия гидрокарбоната
Изображение слайда
27
Слайд 27: Алгоритм неотложной помощи
4. Приготовить лекарственные средства:
Приготовить лекарственные средства:
— инсулин короткого действия: актрапид, хоморап
— инфузионные растворы: 0,9% р-р натрия хлорида, р-р Рингера, 5% р-р глюкозы, « Хлосоль»
— кокарбоксилаза
— гепарин
— панангин
Изображение слайда
28
Слайд 28: Алгоритм неотложной помощи
6. Выполнить назначения врача
7. Контролировать состояние ребёнка: АД, пульс, ЧДД, уровень сахара в крови и др.
8. При необходимости перевести в отделение реанимации
Изображение слайда
29
Слайд 29: Гипогликемическая кома
Это состояние, характеризующееся снижением уровня глюкозы в крови
Этиология
Передозировка инсулина
Недостаточное питание, пропуск приёма пищи
Значительная физическая нагрузка
Изображение слайда
30
Слайд 30: Клиника
Прекома. Начало внезапное: общая слабость, беспокойство, возбуждение, чувство голода, потливость, сердцебиение, дрожание конечностей. Дезориентация.
Начало внезапное: общая слабость, беспокойство, возбуждение, чувство голода, потливость, сердцебиение, дрожание конечностей. Дезориентация.
Изображение слайда
31
Слайд 31: Клиника
Кома. Потеря сознания, судороги. Кожа бледная, обильная потливость. Тонус глазных яблок нормальный. Дыхание обычное. Пульс нормальный или учащён. АД нормальное или повышено. Запаха ацетона нет.
Лабораторные данные
В крови уровень глюкозы снижен. В моче сахара и ацетона нет.
Изображение слайда
32
Слайд 32: Алгоритм неотложной помощи
ВЫЗВАТЬ ВРАЧА ЧЕРЕЗ ТРЕТЬИХ ЛИЦ!
Уложить, защитить от травм, под голову подложить что-нибудь мягкое, голову повернуть на бок (предупреждение западения языка).
При необходимости освободить дыхательные пути, обеспечить приток свежего воздуха, по возможности – оксигенотерапия.
Изображение слайда
33
Слайд 33: Алгоритм неотложной помощи
3. Приготовить лекарственные средства:
— 40% р-р глюкозы
— 5-10% р-р глюкозы
— 0,5% р-р диазепама (реланиума, седуксена) или 20% р-р натрия оксибутирата
— глюкагон
— 0,1% р-р адреналина
— 3% р-р преднизолона
Изображение слайда
34
Слайд 34: Алгоритм неотложной помощи
4. Выполнить назначения врача.
Выполнить назначения врача.
5. После восстановления сознания накормить ребёнка углеводистой пищей: белый хлеб, каша, картофельное пюре, кисель и т.п.
6. Контролировать состояние ребёнка: АД, пульс, ЧДД, уровень сахара в крови и др.
7. При необходимости перевести в отделение реанимации.
Изображение слайда
35
Последний слайд презентации: Заболевания эндокринной системы у детей Сестринский процесс при сахарном диабете: Спасибо за внимание!
Изображение слайда
Изображение для работы со слайдом
Тематика курсовых работ
Тематика курсовых работ
Государственное бюджетное профессиональное
образовательное учреждение
Департамента здравоохранения города Москвы
«Медицинский колледж №5»
Лицензия 77Л01 №0007923, регистрационный номер 037112 от 12. 02.2016г. бессрочно
02.2016г. бессрочно
Аккредитация 77А01 №0004751, регистрационный номер 004751 от 12.03.2018г. до 12.03.2024
Мы в социальных сетях:
Тематика курсовых работ (проектов) по модулю
ПМ.02 Участие медицинской сестры в лечебно-диагностическом и реабилитационном процессах
Участие медицинской сестры в лечебно-диагностическом и реабилитационном процессах при наиболее часто встречающихся заболеваниях людей разного возраста
1. Сестринский уход за недоношенным новорожденным на разных этапах выхаживания.
2. Сестринский уход за новорожденными при гипоксически-ишемическом поражении ЦНС.
3. Сестринский уход за новорожденными при пеленочном дерматите.
4. Сестринский уход за новорожденными при стафилококковой инфекции кожных покровах.
5. Сестринский уход за новорожденными при инфицировании пупочной раны.
6. Сестринский уход за детьми при рахите.
7. Сестринский уход за детьми при атопическом дерматите
8. Сестринский уход за детьми при бронхите.
9. Сестринский уход за детьми при пневмонии.
10. Сестринский уход за детьми при острой ревматической лихорадке.
11. Сестринский уход за детьми при артериальной гипертензии
12. Сестринский уход за детьми при железодефицитной анемии
13. Сестринский уход за детьми при геморрагическом васкулите
14. Сестринский уход за детьми при стенозирующем ларинготрахеите.
15. Сестринский уход за детьми при
16. Сестринский уход за детьми при врожденных пороках сердца.
17. Сестринский уход за детьми при аскаридозе.
18. Сестринский уход за детьми школьного возраста при нарушении осанки (сколиозе).
19. Сестринский уход за детьми раннего возраста при дистрофии (по типу паратрофии).
20. Сестринский уход за детьми младшего школьного возраста при бронхиальной астме.
21. Сестринский уход за детьми старшего школьного возраста при бронхиальной астме.
22. Сестринский уход за детьми младшего школьного возраста при сахарном диабете.
23. Сестринский уход за детьми старшего школьного возраста при сахарном диабете.
24. Сестринский уход за детьми дошкольного возраста при атопическом дерматите.
25. Сестринский уход за детьми грудного возраста при атопическом дерматите.
26. Сестринский уход за новорожденными при гемолитической болезни новорожденных.
27. Сестринский уход за детьми раннего возраста при дистрофии (по типу гипотрофии).
28. Сестринский уход за детьми при ОРВИ (грипп или аденовирусная инфекция).
29. Сестринский уход за пациентами при стрептококковой ангине.
30. Сестринский уход за пациентами при синуситах.
31. Сестринский уход за пациентами при наружном и среднем отите.
32. Сестринский уход за пациентами при ринофарингите.
33. Сестринский уход за пациентами при остром аллергическом рините.
Сестринский уход за пациентами при остром аллергическом рините.
34. Сестринский уход за пациентами при глаукоме.
35. Сестринский уход за пациентами при бактериальном конъюнктивите.
36. Сестринский уход за пациентами при блефароконъюнктивите.
37. Сестринский уход за пациентами при непроникающих травмах глаза.
38. Сестринский уход за детьми раннего возраста при железодефицитной анемии.
39. Сестринский уход за детьми при остром пиелонефрите.
40. Сестринский уход при детском церебральном параличе.
41. Сестринский уход за пациентами при ревматоидном артрите.
42. Сестринский уход за пациентами при остеоартрите.
43. Сестринский уход за пациентами при остеоартрозе (коленного, тазобедренного сустава).
44. Сестринский уход за пациентами при остеохондрозе шейного отдела позвоночного столба.
45. Сестринский уход за пациентами при остеохондрозе грудного отдела позвоночного столба.
46. Сестринский уход за пациентами при остеохондрозе поясничного отдела позвоночного столба.
47. Сестринский уход при остеопорозе в детском возрасте.
48. Сестринский уход за пациентами пожилого возраста при остеопорозе.
49. Сестринский уход при артериальной гипертензии у лиц молодого возраста.
50. Сестринский уход при артериальной гипертензии у лиц пожилого возраста.
51. Сестринский уход пациентами при хронической ревматической болезни сердца.
52. Сестринский уход при острой ревматической лихорадке у лиц молодого возраста.
53. Сестринский уход при ишемической болезни сердца (на примере стенокардии).
54. Сестринский уход при ишемической болезни сердца (на примере постинфарктного кардиосклероза).
55. Сестринский уход за пациентами при хронической сердечной недостаточности.
56. Сестринский уход за пациентами при инфаркте миокарда в остром периоде.
57. Сестринский уход при остром коронарном синдроме
58. Сестринский уход за пациентами при тромбангиите
Сестринский уход за пациентами при тромбангиите
59. Сестринский уход за пациентами при варикозной болезни вен нижних конечностей.
60. Сестринский уход за пациентами молодого возраста при анемиях.
61. Сестринский уход за пациентом при хроническом лимфолейкозе.
62. Сестринский уход за пациентом при атеросклерозе
63. Сестринский уход за пациентами при остром бронхите.
64. Сестринский уход за пациентом при хроническом бронхите.
65. Сестринский уход за пациентом при острой внебольничной пневмонии в условиях стационара.
66. Сестринский уход за пациентом на дому при острой внебольничной пневмонии.
67. Сестринский уход за пациентом при бронхиальной астме в межприступном периоде.
68. Сестринский уход за пациентом при тяжелом течении бронхиальной астмы в условиях стационара.
69. Сестринский уход за пациентом при хронической обструктивной болезни легких.
70. Сестринский уход за пациентом при бронхоэктатической болезни.
71. Сестринский уход за пациентами при геморрое.
72. Сестринский уход за пациентами при хроническом холецистите.
73. Сестринский уход за пациентами при обострении хронического панкреатита.
74. Сестринский уход за пациентами при обострении язвенной болезни желудка
75. Сестринский уход за пациентами при обострении язвенной болезни 12-перстной кишки.
76. Сестринский уход за пациентами при обострении хронического гастрита в условиях стационара.
77. Сестринский уход за пациентами при дискинезии желчевыводящих путей.
78. Сестринский уход за пациентами при обострении желчнокаменной болезни.
79. Сестринский уход за пациентами при хроническом неинфекционном гепатите.
80. Сестринский уход за пациентами при ожирении 1-2 степени.
81. Сестринский уход за пациентами при диффузном токсическом зобе.
82. Сестринский уход за пациентами при эндемическом зобе.
83. Сестринский уход за пациентами при гипотиреозе.
84. Сестринский уход за пациентами молодого возраста при сахарном диабете 1-го типа.
85. Сестринский уход за пациентами среднего возраста при сахарном диабете 2-го типа.
86. Сестринский уход за пациентами при поздних осложнениях сахарного диабета (на примере диабетической ангиопатии).
87. Сестринский уход за пациентами при поздних осложнениях сахарного диабета (на примере диабетической нефропатии).
88. Сестринский уход за пациентами при поздних осложнениях сахарного диабета (на примере диабетической полинейропатии).
89. Сестринский уход за пациентами при поздних осложнениях сахарного диабета (на примере диабетической ретинопатии).
90. Сестринский уход за пациентами при хроническом пиелонефрите.
91. Сестринский уход за пациентами при остром гломерулонефрите.
92. Сестринский уход за пациентами при обострении мочекаменной болезни.
93. Сестринский уход за пациентами при хронической почечной недостаточности.
94. Сестринский уход за пациентами пожилого возраста при острой внебольничной пневмонии.
95. Сестринский уход за пациентами при новообразовании легких в послеоперационном периоде.
96. Сестринский уход за пациентами при новообразовании желудка в послеоперационном периоде.
97. Сестринский уход за пациентами при раке предстательной железы в периоперативном периоде.
98. Сестринский уход за пациентами при опухолях поджелудочной железы в терминальной стадии.
99. Сестринский уход за пациентом при остром аппендиците в периоперативном периоде.
100. Сестринский уход за пациентами при переломе шейки бедра в послеоперационном периоде.
101. Сестринский уход за пациентами при калькулезном холецистите в периоперативном периоде.
102. Сестринский уход за пациентами при переломах костей верхней конечности.
103. Сестринский уход за пациентами при переломах костей нижней конечности.
104. Сестринский уход за пациентами при привычных вывихах суставов верхней конечности.
105. Сестринский уход за пациентами при привычных вывихах суставов нижней конечности.
106. Сестринский уход за пациентами при ушибах и растяжениях мягких тканей.
107. Сестринский уход за пациентами при сотрясении головного мозга.
108. Сестринский уход за пациентами при ушибах головного мозга.
109. Сестринский уход за пациентами при хирургической инфекции кожи и подкожножировой клетчатки.
110. Сестринский уход за пациентами при термических ожогах в условиях стационара.
111. Сестринский уход за пациентами при термических ожогах в условиях травматологического пункта.
112. Сестринский уход за пациентом при синдроме диабетической стопы.
113. Сестринский уход за пациентами при открытых повреждениях мягких тканей (резаные раны).
114. Сестринский уход за пациентками в послеоперационном периоде при внематочной беременности.
115. Сестринский уход за пациентками при эндометриозе.
116. Сестринский уход за пациентками при сальпингоофорите.
Сестринский уход за пациентками при сальпингоофорите.
117. Сестринский уход за пациентами при первичном и вторичном сифилисе.
118. Сестринский уход за пациентами при гонорее.
119. Сестринский уход за пациентами при хламидиозе.
120. Сестринский уход за пациентка при миоме матки в послеоперационном периоде.
121. Сестринский уход при травмах женских половых органов.
122. Сестринский уход за пациентками при маточных кровотечениях.
123. Сестринский уход за пациентами при вирусных дерматитах.
124. Сестринский уход за пациентами при псориазе.
125. Сестринский уход за пациентами при кандидозах
126. Сестринский уход за пациентами при педикулезе.
127. Сестринский уход за пациентами при скабиозе.
128. Сестринский уход за пациентами при остром нарушении мозгового кровообращения
129. Сестринский уход за пациентами при неврите тройничного нерва.
130. Сестринский уход за пациентами при радикулопатии
131. Сестринский уход за пациентами при дорсопатии
Сестринский уход за пациентами при дорсопатии
132. Сестринский уход за пациентами пожилого возраста при болезни Паркинсона.
133. Сестринский уход за пациентами пожилого возраста при болезни Альцгеймера.
134. Сестринский уход за пациентами при хроническом вирусном гепатите В.
135. Сестринский уход за пациентами при инфекционных заболеваниях, вызванных вирусом иммунодефицита человека.
136. Сестринский уход за пациентом при остром расстройстве пищеварения (на примере диспептического синдрома).
137. Сестринский уход за пациентами при неинфекционном хроническом расстройстве пищеварения с диарейным синдромом.
138. Сестринский уход за пациентами при хроническом расстройстве пищеварения с нарушенной эвакуаторной функцией кишечника
139. Сестринский уход за пациентами при диспептических расстройствах после проведенной антибактериальной терапии.
140. Сестринский уход за пациентами при паховых грыжах в периоперативном периоде.
@ 2021 Медицинский колледж №5
Сахарный диабет типа 1 (ювенильный диабет) План и ведение сестринского ухода
Описание
Большинство педиатрических пациентов с диабетом страдают сахарным диабетом 1 типа (СД1) и всю жизнь зависят от экзогенного инсулина.
- Сахарный диабет (СД) — хроническое нарушение обмена веществ, вызванное абсолютным или относительным дефицитом инсулина, анаболического гормона.
- Диабет 1 типа или (также известный как инсулинозависимый сахарный диабет (IDDM) и ювенильный сахарный диабет ) — хроническое заболевание, характеризующееся неспособностью организма производить инсулин из-за аутоиммунного разрушения бета-клеток в поджелудочная железа.
- Инсулин продуцируется бета-клетками островков Лангерганса , расположенных в поджелудочной железе, и отсутствие, разрушение или другая потеря этих клеток приводит к диабету 1 типа (инсулинозависимый сахарный диабет [IDDM]).

- Сахарный диабет часто считают заболеванием взрослых, но по крайней мере 5% случаев начинаются в детстве, обычно в возрасте около 6 лет или примерно в период полового созревания.
Патофизиология
Возможный механизм развития диабета 1 типа следующий:
- Инсулин необходим для переработки углеводов, жиров и белков; он снижает уровень глюкозы в крови, позволяя глюкозе проникать в мышечные клетки и стимулируя превращение глюкозы в гликоген (гликогенез) в качестве хранилища углеводов; он также ингибирует высвобождение накопленной глюкозы из гликогена печени (гликогенолиз) и замедляет распад жира на триглицериды, свободные жирные кислоты и кетоны; стимулирует откладывание жира; кроме того, инсулин подавляет расщепление белков и жиров для производства глюкозы (глюконеогенез) в печени и почках.
- Гипергликемия (т. Е. Случайная концентрация глюкозы в крови более 200 мг / дл или 11 ммоль / л) возникает, когда дефицит инсулина приводит к неингибированному глюконеогенезу и препятствует использованию и хранению циркулирующей глюкозы.

- Почки не могут реабсорбировать избыточную глюкозную нагрузку, вызывая глюкозурию, осмотический диурез, жажду и обезвоживание; усиление расщепления жиров и белков приводит к выработке кетонов и потере веса.
- Мозг зависит от глюкозы в качестве топлива; когда уровень глюкозы падает ниже 65 мг / дл (3.2 ммоль / л) выделяются противорегулирующие гормоны (например, глюкагон, кортизол, адреналин), и развиваются симптомы гипогликемии.
- Уровень глюкозы, при котором развиваются симптомы, сильно варьируется от человека к человеку (и время от времени у одного и того же человека), частично в зависимости от продолжительности диабета, частоты эпизодов гипогликемии, скорости падения гликемии, и общий контроль.
Статистика и заболеваемость
Распространенность сахарного диабета 1 типа в США и во всем мире следующая:
- Общая ежегодная заболеваемость сахарным диабетом составляет около 24.
 3 случая на 100 000 человеко-лет.
3 случая на 100 000 человеко-лет. - Хотя большинство новых случаев диабета относятся к типу 1 (примерно 15 000 ежегодно), у все большего числа детей старшего возраста диагностируется сахарный диабет 2 типа, особенно среди групп меньшинств (3700 ежегодно).
- Исследование Mayer-Davis et al. Показало, что в период с 2002 по 2012 год заболеваемость сахарным диабетом 1 и 2 типа значительно выросла среди молодежи в Соединенных Штатах; согласно отчету, после корректировки цифр с учетом возраста, пола и расы или этнической группы заболеваемость диабетом 1 типа (у пациентов в возрасте 0-19 лет) и сахарным диабетом 2 типа (у пациентов в возрасте 10-19 лет) в течение этот период претерпевал относительный ежегодный рост на 1.8% и 4,8% соответственно.
- Сахарный диабет 1 типа имеет широкие географические различия по заболеваемости и распространенности.
- Годовая заболеваемость колеблется от 0,61 случая на 100 000 населения в Китае до 41,4 случая на 100 000 населения в Финляндии.

- У белых самый высокий зарегистрированный уровень заболеваемости, тогда как у китайцев самый низкий.
- Сахарный диабет 1 типа в 1,5 раза чаще развивается у белых американцев, чем у чернокожих или латиноамериканцев.
- Мужчины подвергаются большему риску в регионах с высокой заболеваемостью, особенно пожилые мужчины, показатели заболеваемости которых часто имеют сезонные колебания; женщины, по-видимому, подвергаются большему риску в регионах с низкой заболеваемостью.
- Начало в первый год жизни, хотя и необычно, но может происходить, поэтому сахарный диабет 1 типа следует рассматривать у любого младенца или ребенка ясельного возраста, потому что эти дети имеют наибольший риск смерти, если диагноз поставлен позже.
Клинические проявления
Наиболее легко распознаваемые симптомы сахарного диабета 1 типа (СД1) являются вторичными по отношению к гипергликемии, глюкозурии и ДКА.
- Гипергликемия. Сама по себе гипергликемия может не вызывать очевидных симптомов, хотя некоторые дети жалуются на общее недомогание, головную боль и слабость; дети также могут казаться раздражительными и вспыльчивыми.

- Глюкозурия. Это состояние приводит к учащению частоты и объема мочеиспускания (например, полиурии), что особенно беспокоит в ночное время (например, никтурия) и часто приводит к энурезу у ребенка, у которого раньше была моча.
- Полидипсия. Повышенная жажда, которая может быть ненасытной, является вторичной по отношению к осмотическому диурезу, вызывающему обезвоживание.
- Полиурия. Резкое увеличение диуреза, вероятно, при энурезе.
- Полифагия. Наблюдается рост голода и потребления пищи.
- Похудание. Дефицит инсулина приводит к несдержанному глюконеогенезу, вызывая расщепление белков и жиров; потеря веса может быть резкой, хотя аппетит у ребенка обычно остается хорошим; нарушение нормального развития и истощение могут быть первыми симптомами, отмеченными у младенца или малыша, и могут предшествовать явной гипергликемии.
- Неспецифическое недомогание.
 Хотя это состояние может присутствовать до появления симптомов гипергликемии или как отдельный симптом гипергликемии, оно часто распознается только ретроспективно.
Хотя это состояние может присутствовать до появления симптомов гипергликемии или как отдельный симптом гипергликемии, оно часто распознается только ретроспективно. - Диабетический кетоацидоз (ДКА). DKA характеризуется сонливостью, сухой кожей, покрасневшими щеками и вишнево-красными губами, ацетоновым дыханием с фруктовым запахом и дыханием Куссмауля.
Результаты оценки и диагностики
Раннее обнаружение и контроль имеют решающее значение для отсрочки или минимизации последующих осложнений диабета.
- Анализ глюкозы из пальца. У детей с семейным анамнезом диабета следует контролировать уровень глюкозы с помощью теста на глюкозу из пальца.
- Тест полоски мочи. На кетоны в моче ребенка следует проверить с помощью тест-полоски мочи.
- Уровень сахара в крови натощак (FBS). Если уровень глюкозы в крови повышен или присутствует кетонурия, выполняется определение сахара в крови натощак; результат FBS 200 мг / дл или выше почти наверняка является диагностическим признаком диабета при наличии других признаков.

- Липидный профиль. Липидные профили обычно отклоняются от нормы при постановке диагноза из-за увеличения циркулирующих триглицеридов, вызванного глюконеогенезом.
- Гемоглобин гликированный. Гликозилированные производные гемоглобина (HbA1a, HbA1b, HbA1c) являются результатом неферментативной реакции между глюкозой и гемоглобином; существует сильная корреляция между средними концентрациями глюкозы в крови за период от 8 до 10 недель и долей гликированного гемоглобина.
- Микроальбуминурия. Микроальбуминурия — первое свидетельство нефропатии; точное определение немного различается в разных странах, но повышенный AER обычно определяется как отношение уровней альбумина в моче при первом утреннем мочеиспускании к уровням креатинина, которые превышают 10 мг / ммоль, или как рассчитанное по времени, ночное AER более 20 мкг / мин. но менее 200 мкг / мин.
Медицинский менеджмент
Ведение детей с диабетом 1 типа включает инсулиновую терапию, питание и упражнения.
- Инсулинотерапия. Инсулинотерапия — неотъемлемая часть лечения диабета у детей; дозировка инсулина корректируется в соответствии с уровнем глюкозы в крови, так что уровни поддерживаются около нормы; многим детям назначают курс инсулина два раза в течение дня: один перед завтраком, а второй — перед ужином.
- Диета. Современное диетическое управление диабетом делает упор на здоровую, сбалансированную диету с высоким содержанием углеводов и клетчатки и низким содержанием жиров.
- Деятельность. Сахарный диабет 1 типа не требует ограничений в деятельности; физические упражнения имеют реальную пользу для ребенка с диабетом; текущие правила становятся все более сложными и позволяют детям соревноваться в спорте на высшем уровне.
- Непрерывный мониторинг глюкозы. Стандарты медицинской помощи при диабете-2018 Американской диабетической ассоциации рекомендуют рассмотреть возможность непрерывного мониторинга уровня глюкозы у детей и подростков с диабетом 1 типа, независимо от того, используют ли они инъекции или непрерывную подкожную инфузию инсулина, чтобы помочь в контроле гликемии.

Фармакологический менеджмент
Для лечения сахарного диабета 1 типа всегда требуется инсулин; эти агенты используются для лечения сахарного диабета 1 типа, а также для лечения сахарного диабета 2 типа, который не поддается лечению диетой и / или пероральными гипогликемическими средствами.
- Инсулин аспарт. Инсулин быстрого действия; инсулин аспарт одобрен FDA для применения у детей в возрасте> 2 лет с СД 1 типа для подкожных ежедневных инъекций и для подкожных непрерывных инфузий с помощью внешней инсулиновой помпы; однако он не изучался у педиатрических пациентов с СД 2 типа; начало действия 10-30 минут, пик активности 1-2 часа, продолжительность действия 3-6 часов.
- Инсулин глулизин. Инсулин быстрого действия; безопасность и эффективность подкожных инъекций инсулина глулизина установлена у детей (4-17 лет) с СД 1 типа; однако он не изучался у педиатрических пациентов с СД 2 типа; начало действия — 20-30 минут, максимальная активность — 1 час, продолжительность действия — 5 часов.

- Инсулин лизпро. Инсулин быстрого действия; только лиспро U-100 одобрен FDA для улучшения гликемического контроля у детей в возрасте> 3 лет с СД 1 типа; однако он не изучался у детей с СД 2 типа; начало действия — 10-30 минут, пик активности — 1-2 часа, продолжительность действия — 2-4 часа.
- Обычный инсулин. Инсулин короткого действия. Новолин Р был одобрен FDA для улучшения гликемического контроля у педиатрических пациентов в возрасте от 2 до 18 лет с СД 1 типа; однако он не изучался у педиатрических пациентов с СД 2 типа; Хумулин R показан для улучшения гликемического контроля у педиатрических пациентов с сахарным диабетом, которым требуется более 200 единиц инсулина в день; Однако хорошо контролируемых исследований использования концентрированного Humulin R U-500 у детей нет.
- Инсулин НПХ. Инсулин средней продолжительности действия; он показан для улучшения гликемического контроля у педиатрических пациентов с сахарным диабетом 1 типа; начало действия — 3-4 часа, максимальный эффект — 8-14 часов, обычная продолжительность действия — 16-24 часа.

- Инсулин гларгин. Инсулин длительного действия; безопасность и эффективность гларгина U-100 установлены у детей (6-15 лет) с СД 1 типа; однако он не изучался у педиатрических пациентов с СД 2 типа.
- Инсулин детемир. Инсулин длительного действия. Инсулин детемир показан для п / к введения один или два раза в день для лечения детей (в возрасте 6-17 лет) с СД 1 типа; однако детемир не изучался у педиатрических пациентов с СД 2 типа; начало действия составляет 3-4 часа, пиковая активность — 6-8 часов, а продолжительность действия колеблется от 5,7 часа (низкая доза) до 23,2 часа (высокая доза).
- Инсулин деглудек. Инсулин сверхдлительного действия; инсулин деглудек одобрен FDA для улучшения гликемического контроля у педиатрических пациентов в возрасте> 1 года с СД 1 или 2 типа; для достижения устойчивого состояния инсулина деглудек обычно требуется 3-4 дня, время пика в плазме составляет 9 часов, а продолжительность действия составляет не менее 42 часов; он сильно связывается с белками, и после SC связывание с белками обеспечивает эффект депо.

Управление сестринского дела
Сестринский уход за больным сахарным диабетом 1 типа включает:
Оценка медсестер
Оценка медсестер для пациентов с сахарным диабетом 1 типа включает:
- История. При сборе данных спросите опекуна о симптомах ребенка, ведущих к настоящему заболеванию; спросите об аппетите ребенка, его потере или прибавке в весе, признаках полиурии или энуреза у ребенка, ранее приученного к туалету, полидипсии, обезвоживания, раздражительности и усталости; Включите ребенка в интервью и побудите его поделиться информацией.
- Физический экзамен. Измерьте рост и вес и осмотрите кожу на предмет сухости или медленно заживающих язв; отметить признаки гипергликемии, записать жизненно важные функции и собрать образец мочи; выполнить определение уровня глюкозы в крови с помощью прикроватного монитора глюкозы.
Медицинские диагнозы
На основании данных оценки основными медсестринскими диагнозами сахарного диабета 1 типа являются:
- Несбалансированное питание: меньше, чем требуется организму.
 связано с недостаточным потреблением калорий для удовлетворения потребностей роста и развития и неспособностью организма использовать питательные вещества.
связано с недостаточным потреблением калорий для удовлетворения потребностей роста и развития и неспособностью организма использовать питательные вещества. - Риск нарушения целостности кожи , связанный с медленным процессом заживления и снижением кровообращения.
- Риск заражения , связанный с повышенным уровнем глюкозы.
- Недостаточно знаний , связанных с осложнениями гипогликемии и гипергликемии.
- Недостаточные знания , связанные с соответствующими упражнениями и деятельностью.
Медсестринское вмешательство
Сестринские вмешательства при сахарном диабете 1 типа:
- Обеспечьте адекватное и правильное питание. Ребенку с диабетом необходима надежная программа питания, обеспечивающая адекватное питание для нормального роста и поддержание уровня глюкозы в крови на уровне, близком к нормальному; план питания должен быть хорошо сбалансирован с учетом пищевых предпочтений ребенка, культурных обычаев и образа жизни; если конкретный прием пищи будет опаздывать, ребенку следует съесть сложный углеводно-белковый перекус.

- Предотвратить повреждение кожи. Научите воспитателя и ребенка ежедневно осматривать кожу и оперативно лечить даже небольшие трещины на коже; поощрять ежедневное купание; научите ребенка и опекуна хорошо сушить кожу после купания и уделять особое внимание любым участкам, где кожа соприкасается с кожей, например паху, подмышечной впадине или другим кожным складкам; подчеркнуть хороший уход за ногами.
- Предотвратить кожные инфекции. Дети-диабетики могут быть более восприимчивыми к инфекциям мочевыводящих путей и верхних дыхательных путей; научите ребенка и опекуна внимательно следить за признаками инфекции мочевыводящих путей; проинструктируйте их сообщать медицинскому работнику о признаках инфекций мочевыводящих путей или верхних дыхательных путей; нельзя пропускать инсулин во время болезни; жидкости нужно увеличить.
- Регулируйте уровень глюкозы. Уровень глюкозы в крови ребенка необходимо контролировать, чтобы поддерживать его в пределах нормы; определять уровень глюкозы в крови не реже двух раз в день, перед завтраком и перед ужином; предложите ободрение и поддержку, помогая ребенку выразить страхи и признавая, что палец действительно причиняет боль и это приемлемо.

- Обеспечить обучение детей и членов семьи методам лечения гипогликемии и гипергликемии. Если уровень глюкозы в крови выше 240 мг / дл, моча может быть проверена на кетоны; знать наиболее вероятное время для повышения или понижения уровня глюкозы в крови по отношению к инсулину, который получает ребенок; и научить ребенка и семью распознавать признаки гипогликемии и гипергликемии.
Оценка
Цели достигнуты, о чем свидетельствует:
Ребенок / опекун:
- Обеспечивал полноценное питание.
- Повышение целостности кожи.
- Предупреждение заражения.
- Регулируемый уровень глюкозы.
- Научился приспосабливаться к хроническим заболеваниям.
- Узнал о гипогликемии и гипергликемии, введении инсулина и потребностях ребенка в физических упражнениях.
Руководство по документации
Документация на ребенка с сахарным диабетом 1 типа включает:
- Индивидуальные выводы, включая влияющие факторы, взаимодействия, характер социальных обменов, особенности индивидуального поведения.

- Впуск и выпуск.
- Культурные и религиозные убеждения и ожидания.
- План ухода.
- Учебный план.
- Ответы на вмешательства, обучение и выполненные действия.
- Достижение или продвижение к желаемому результату.
Практический экзамен по сахарному диабету 1 типа (ювенильный диабет)
Подождите, пока занятие загрузится. Если это действие не загружается, попробуйте обновить страницу в браузере.Также для этой страницы требуется javascript. Посетите сайт в браузере с включенным JavaScript.
Если загрузка не удалась, нажмите здесь, чтобы повторить попытку
Выберите букву правильного ответа. Удачи!
Поздравляем! Вы сдали Практический экзамен по сахарному диабету 1 типа (ювенильный диабет) .
Вы набрали %% SCORE %% из %% TOTAL %%.
Ваша эффективность была оценена как %% RATING %%
Ваши ответы выделены ниже.
Необходимо ответить на 5 вопросов.
Недостаточные знания
Недостаточные знания: Отсутствие или недостаток познавательной информации, относящейся к определенной теме.
Может быть связано с
- Отсутствие информации о болезненном состоянии
Возможно, подтверждается
- Новая диагностика IDDM
- Запрос информации о патологии, анализах крови и мочи, инсулинотерапии, потребностях в активности / физических упражнениях, режиме питания, личной гигиене и укреплении здоровья.
Желаемые результаты
- Клиент вербально расскажет о IDDM.
- Клиент и родители продемонстрируют надлежащее введение инсулина для мониторинга уровня глюкозы в крови, соблюдение диеты и план упражнений.
- Клиент и родители идентифицируют признаки и симптомы гипогликемии и гипергликемии и корректируют реакцию.
| Медсестринское вмешательство | Обоснование |
|---|---|
| Оценить понимание родителями и ребенком болезней и способность выполнять процедур и ухода, для уровня образования и способности к обучению, а также для уровня развития .  | Предоставляет информацию, необходимую для разработки учебной программы; дети в возрасте от 8 до 10 лет могут взять на себя часть ухода. |
| Обеспечивают тихую, комфортную среду ; выделяйте время для обучения небольшими объемами за один раз, а также для подкрепления, демонстраций и ответных демонстраций; начните обучение через день после постановки диагноза и ограничьте занятия 30–60 минутами. | Не отвлекает и облегчает обучение. |
| Включите в учебные занятия как можно больше членов семьи. | Способствует пониманию и поддержке семьи и чувству безопасности для ребенка. |
| Расскажите о причине болезни, болезни Процесс и патология; используйте брошюры и другие пособия, соответствующие возрасту ребенка и уровню понимания родителей. | Предоставляет основную информацию, которая может использоваться в качестве обоснования для лечения и ухода, а также позволяет использовать различные стратегии обучения. |
| Проинструктировать родителей и ребенка о введении инсулина , включая набирать инсулин в шприц, вращать флакон вместо встряхивания, сначала набирать чистый инсулин при смешивании 2 типов в одном шприце, вводить подкожно, хранить инсулин, вращать участки, регулировать дозировку , повторное использование шприца и иглы и их утилизация. | Предлагает правильную технику введения инсулина, чтобы избежать осложнений. |
| Инструктаж по использованию шприцевого инжектора. | Предлагает альтернативный метод введения инсулина, если ребенок боится прокола кожи. |
| Научите родителей и детей пользоваться переносной инсулиновой помпой для регулирования подачи инсулина. | Обеспечивает непрерывную подкожную инфузию инсулина. |
Попросите родителей и ребенка контролировать уровень глюкозы в крови 4 раза в день (перед едой и перед сном) с помощью ланцета и глюкометра или полоски с реагентами, сравнивая с цветной таблицей; сбор и анализ мочи с Кетостиксом или Клинитестом. | Контролирует кровь и мочу на наличие глюкозы и кетонов. |
| Научите родителей и ребенка планированию питания с уделением особого внимания правильному времени приема пищи и адекватному потреблению калорий в соответствии с возрастом в соответствии с предписаниями. Объясните, что прием пищи зависит от активности, и опишите методы оценки количества еды; предоставить список приемлемых блюд из ресторанов быстрого питания. | Содержит информацию о важном аспекте общего ухода за ребенком с диабетом. |
| Объясните родителям и ребенку роль упражнений и необходимых изменений в пище и потреблении инсулина с повышением или понижением активности. | Предоставляет информацию об общем характере активности и влиянии на потребление пищи и потребность в инсулине. |
| Расскажите родителям и ребенку о проблемах кожи , связанных с диабетом, о необходимости регулярных стоматологических осмотров, уходе за ногами, защите и правильном уходе за ногтями, профилактике инфекций и заражения, обследовании глаз, иммунизации.  | Предоставляет информацию об общих осложнениях, возникающих в результате хронических последствий болезни. |
| Попросите родителей и ребенка вести учет введения инсулина, мониторинга глюкозы, реакции на диету и упражнения, несоблюдения режима лечения и последствий. | Предлагает метод улучшения ухода за собой и демонстрирует необходимость уведомления врача для оценки лечения и возможных изменений. |
| Попросите ребенка носить или носить с собой удостоверение личности и информацию о заболевании, лечении и имени врача. | Предоставляет информацию в случае возникновения чрезвычайной ситуации. |
Решение проблем семьи
Компромиссное решение проблемы семьи: Обычно поддерживающий основной человек (член семьи, второй половинчатый или близкий друг) недостаточный, неэффективный или скомпрометированный поддержка, комфорт, помощь или поощрение, которые могут потребоваться человеку для управления или освоения адаптивного задачи, связанные с его или ее проблемами со здоровьем.
Может быть связано с
- Неадекватная или неточная информация
- Продолжительное заболевание или прогрессирование инвалидности, которое истощает физическую и эмоциональную поддержку лиц, осуществляющих уход
Возможно, подтверждается
- Выражение и / или подтверждение озабоченности и недостаточных знаний о потребностях, проблемах и осложнениях длительного ухода
- Беспокойство и вина
- Чрезмерная защита ребенка
Желаемые результаты
- Семья исследует ощущения относительно долгосрочных потребностей ребенка.
- Семья определит соответствующие системы поддержки и навыки выживания.
| Медсестринское вмешательство | Обоснование |
|---|---|
| Оцените механизмы выживания в семье и их эффективность, динамику семьи и ожидания, связанные с долгосрочным уходом, уровень развития семьи, реакцию братьев и сестер, знания и использование систем поддержки и ресурсов, наличие вины и беспокойства, чрезмерной защиты и переедания поведение.  | Признает, что методы выживания работают и необходимо развивать новые навыки и модели поведения, семейные отношения; ребенок с особыми долгосрочными потребностями может укрепить или обострить семейные отношения, и такая чрезмерная защита может быть вредной для роста и развития ребенка. |
| Позвольте членам семьи и ребенку выражать трудные моменты, тревогу и ответственно искать решения. | Уменьшает беспокойство и улучшает понимание; дает семье возможность распознавать проблемы и разрабатывать методы их решения. |
| Помогать семье в постановке краткосрочных и долгосрочных целей для ребенка и вовлекать ребенка в семейную деятельность; включают участие всех членов семьи в процедурах ухода. | Способствует вовлечению и контролю над ситуациями и сохраняет роль членов семьи и родителей. |
Поощряйте членов семьи выражать свои чувства словами, рассказывать, как они справляются с хроническими потребностями члена семьи, и определять паттерны выживания, которые поддерживают или препятствуют приспособлению к проблемам. | Поощряет выражение чувств, чтобы определить потребность в информации и поддержке и избавиться от чувства вины и беспокойства. |
| Обеспечьте поддержку социальным работником, консультантом, священнослужителями или другим по мере необходимости. | Оказывает помощь семье, которая занимается долгосрочным уходом за ребенком с хроническим заболеванием. |
| Научите семью долгосрочному уходу и лечению. | Улучшает понимание семьей схемы лечения и семейных обязанностей. |
| Объясните семье, что чрезмерная опека может препятствовать росту и развитию, поэтому они должны обращаться с ребенком как можно более нормально. | Облегчает понимание важности того, чтобы сделать ребенка частью семьи, и иллюстрирует неблагоприятные последствия чрезмерной опеки. |
| Объясните важность посещения контрольных приемов для медицинских осмотров и лабораторных анализов. | Способствует положительному результату, когда семья сотрудничает с врачом и бригадой здравоохранения для наблюдения за заболеванием.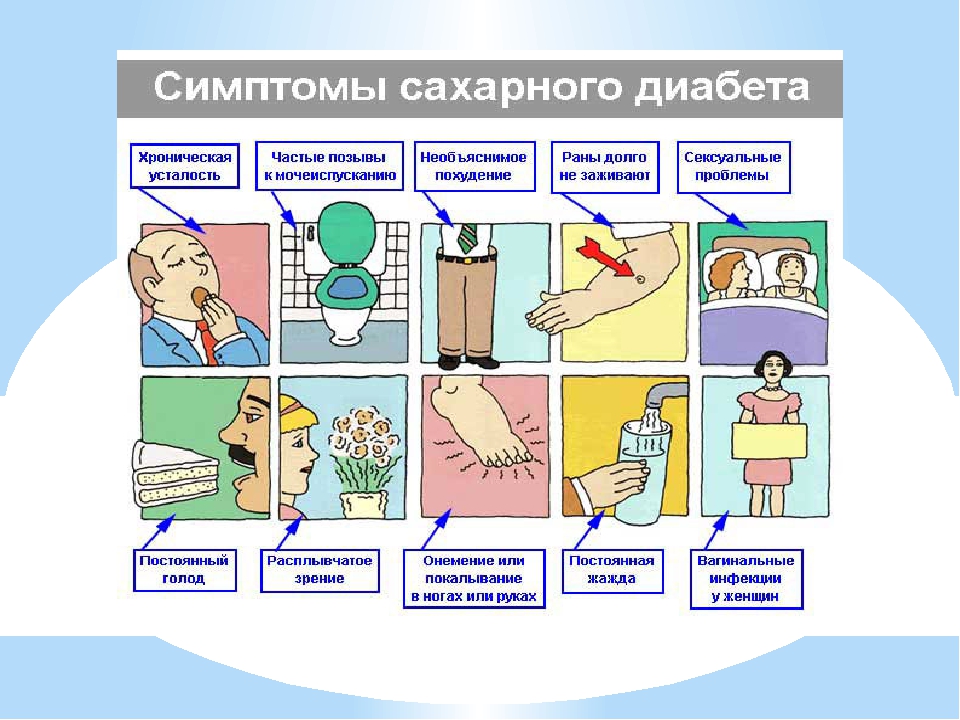 |
Риск травмы
Риск травмы: Уязвим к травмам в результате условий окружающей среды, взаимодействующих с адаптивными и защитными ресурсами человека, что может поставить под угрозу здоровье.
Может быть связано с
Возможно, подтверждается
- Гипергликемия — головная боль, спутанность сознания, нечеткость зрения, раздражительность, усталость, сухость во рту, боль в животе, потеря веса, полиурия, полидипсия, полифагия
- Гипогликемия — потливость, дрожь, нервозность, головокружение, слабость, голод, тошнота, сердцебиение, капризность, бледность кожи, потеря сознания.
Желаемые результаты
- Уровень глюкозы в крови клиента будет находиться в диапазоне от 60 мг / дл до 120 мг / дл.
- В моче клиента не будет кетонов и глюкозы.
| Медсестринское вмешательство | Обоснование |
|---|---|
| Оценить признаки и симптомы гипергликемии ; Контролируйте уровень глюкозы в сыворотке, уровень глюкозы и кетонов в моче, уровень pH и электролитов. 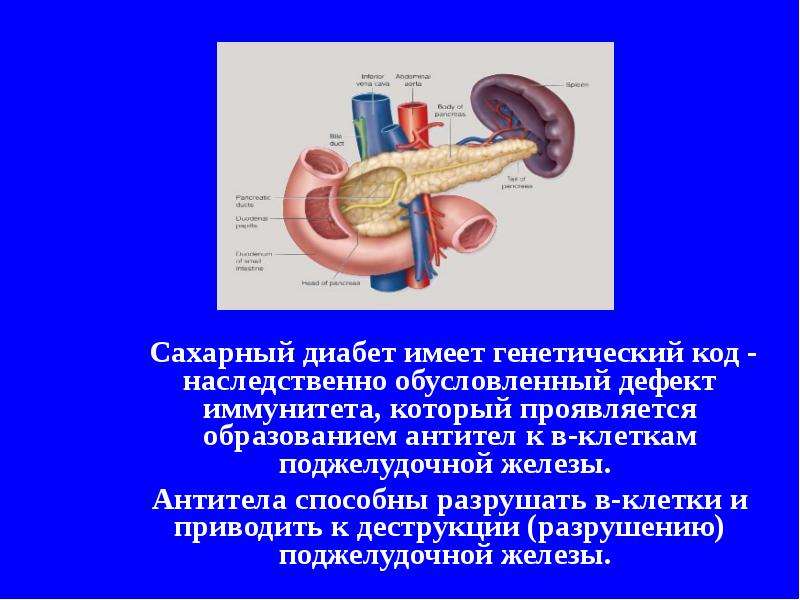 | Предоставляет информацию о влиянии повышенного уровня глюкозы в крови, вызванного заболеванием, неправильным питанием, стрессом или невозможностью введения инсулина; глюкоза не может попасть в клетки, а белок расщепляется и превращается в глюкозу в печени, вызывая гипергликемию; Запасы жира и белка истощаются, чтобы обеспечить организм энергией, когда углеводы не могут быть использованы для получения энергии. |
| Оцените признаки и симптомы гипогликемии , уровень глюкозы в сыворотке. | Предоставляет информацию о возникновении гипогликемии, вызванной повышенной активностью без дополнительного приема пищи или отказом или неполным приемом пищи , неправильным введением инсулина, заболеванием. |
Вводить инсулин подкожно в соответствии с предписаниями, увеличивать дозировку в зависимости от уровня глюкозы; меняйте места инъекций, минимизируйте потребление пищи во время инфекции или болезни и изменяйте дозировку инсулина во время болезни. | Обеспечивает замену инсулина для поддержания нормального уровня глюкозы в крови, не вызывая гипогликемии; две или более инъекций можно делать ежедневно подкожно (SC) с использованием портативного шприцевого насоса или путем периодических болюсных инъекций с помощью шприца и иглы. |
| Поощряйте диету, которая содержит калорий, уравновешивающих потребности в энергии и в сочетании с типом и действием инсулина, а также закуски между приемами пищи и перед сном, если это необходимо. | Обеспечивает потребности ребенка в питании для правильного роста и развития с помощью системы обмена или подсчета углеводов. — мониторинг только потребления углеводов, поддержание постоянного уровня во время еды и закусок и корректировка инсулина по мере необходимости (требует тщательного наблюдения врача). |
| Продвигать программу упражнений, совместимую с режимом инсулина; порекомендуйте увеличить потребление углеводов перед напряженными занятиями.  | Руководства по использованию рациона питания, регулярная активность может снизить количество необходимого инсулина; снижение уровня инсулина и увеличение потребления углеводов перед физическими упражнениями может избежать гипогликемии. |
| Поощряйте периоды отдыха и обеспечьте быстрый источник простых углеводов, таких как фруктовый сок, молочные продукты, за которыми следует сложных углеводов, таких как хлеб, в количестве по 15 г; повторить прием через 10 минут для ожидаемого ответа в виде снижения частоты пульса на ; введите 50% глюкозы внутривенно или глюкагон внутримышечно, если гипогликемия тяжелая. | Снимает симптомы гипогликемии, как только они наблюдаются; глюкагон высвобождает гликоген, хранящийся в печени, чтобы способствовать восстановлению уровня глюкозы; Внутривенное введение глюкозы проводится, когда состояние тяжелое и ребенок не может принимать источник глюкозы перорально. Глюкагон, гормон, высвобождает накопленный гликоген из печени и повышает уровень глюкозы в крови в течение 5-15 минут. |
| Расскажите родителям и ребенку о признаках и симптомах, причинах их возникновения и мерах, которые необходимо принять. | Предоставляет информацию об аномальных уровнях глюкозы в крови, вызывающих осложнения гипергликемии, гипогликемии и их последствиях. |
| Обучайте родителей и ребенка регулировать уровень инсулина , контролировать потребление пищи и выполнять упражнения в соответствии с потребностями отдельного ребенка. | Поддерживает потребности ребенка в росте и развитии, избегая осложнений. |
| Обучайте родителей и ребенка изменять введение инсулина в зависимости от результатов измерения уровня глюкозы в крови и глюкозурии, во время болезни или после изменений в приеме пищи или активности . | Предотвращает и лечит гипергликемию; Предотвращает серьезные осложнения кетоацидоза. |
| Посоветуйте родителям и ребенку принимать углеводов быстрого действия, а затем углеводов длительного действия и всегда иметь под рукой Спасатели, кубики сахара и инстаглюкозу; проинструктируйте родителей, что в случае тяжелой гипогликемии, если ребенок находится без сознания или не может принимать жидкости для перорального приема , втирать мед или сироп в щечную поверхность ребенка до тех пор, пока он не станет достаточно настойчивым, чтобы принимать жидкости / продукты через рот.  | Предотвращает и / или лечит гипогликемию. |
| Попросите родителей и ребенка сообщить нерегулярные результаты анализов крови и мочи, трудности с контролем уровня глюкозы в крови, наличие инфекции или заболевания. | Позволяет избежать более серьезных осложнений и отдаленных последствий болезни; плохой контроль приводит к серьезным и тяжелым последствиям уже через несколько часов. |
Риск нестабильного уровня глюкозы в крови
Риск нестабильного уровня глюкозы в крови: Риск отклонения уровней глюкозы / сахара в крови от нормального диапазона.
Может быть связано с
- Недостаточные знания в области лечения диабета
- Уровень развития
- Неадекватный мониторинг уровня глюкозы в крови
- Отсутствие приверженности к лечению диабета
Возможно, подтверждается
Желаемые результаты
- Клиент должен поддерживать уровень глюкозы в крови ниже 180 мг / дл; уровень глюкозы в крови натощак менее <140 мг / дл; уровень гемоглобина A1C <7%.

| Медсестринское вмешательство | Обоснование |
|---|---|
| Монитор для выявления признаков гипергликемии, таких как усталость, нечеткость зрения, сухость во рту. | Гипергликемия возникает из-за недостаточного количества инсулина для глюкозы. Избыток глюкозы в крови создает осмотический эффект, который приводит к полиурии, полидипсии, полифагии. |
| Монитор для признаков гипогликемии, таких как потливость, головокружение, слабость, тошнота, тахикардия. | Проявления гипогликемии могут зависеть от каждого человека, но одинаковы у одного и того же человека. Признаки являются результатом как повышенной адренергической активности, так и снижения доставки глюкозы в мозг. |
| Оцените ступни по температуре, пульсу, цвету и ощущениям. | Мониторинг периферической перфузии и нейропатии |
| Контролируйте уровень глюкозы в крови перед едой и перед сном. | Уровень глюкозы в крови должен быть от 140 до 180 мг / дл. У пациентов, не получающих интенсивную терапию, следует поддерживать уровень перед едой <140 мг / дл. У пациентов, не получающих интенсивную терапию, следует поддерживать уровень перед едой <140 мг / дл. |
| Проверьте HbA1c-гликозилированный гемоглобин клиента. | Измеряет уровень глюкозы в крови за последние 2–3 месяца.Допустимый уровень от 6,5% до 7%. |
| Оценить текущие знания и понимание ребенком и родителями предписанной диеты. | Несоблюдение рекомендаций по питанию может привести к гипергликемии. Рекомендуется индивидуальный план диеты. |
| Оцените характер физической активности. | Регулярные упражнения являются основной частью лечения диабета и снижают риск сердечно-сосудистых осложнений. |
| Проинструктируйте, как правильно использовать инсулин, как указано: | |
| Имеют начало действия в течение 15 минут после администрации. Продолжительность действия составляет от 2 до 3 часов для Хумалога и от 3 до 5 часов для аспарта. Продолжительность действия составляет от 2 до 3 часов для Хумалога и от 3 до 5 часов для аспарта. |
| Имеет начало действия в течение 30 минут после администрации; Продолжительность действия от 4 до 8 часов. |
| Начало действия для промежуточного действия через один час после администрации; Продолжительность действия от 18 до 26 часов. |
| Предварительно приготовленная концентрация имеет начало действия, аналогичное действию инсулина быстрого действия, и продолжительность действия, аналогичную действию инсулина промежуточного действия. |
| Появление через час после администрации. Продолжительность действия составляет 36 часов, для Ultralente — 36 часов, для гларгина — не менее 24 часов. Продолжительность действия составляет 36 часов, для Ultralente — 36 часов, для гларгина — не менее 24 часов. |
| Проинструктируйте пациента о правильном приготовлении и введении инсулина. | |
| Абсорбция инсулина более стабильна, если инсулин всегда вводится в один и тот же анатомический участок. Впитывание происходит быстрее всего в животе, за которым следуют руки, бедра и ягодицы. Американская диабетическая ассоциация рекомендует вводить инсулин в подкожную клетчатку живота. | |
| Инъекция инсулина в одно и то же место с течением времени приведет к липоатрофии и липогипертрофии с уменьшением всасывания инсулина. |
Инсулин следует хранить в холодильнике при температуре от 2 до 8 ° C (от 36 до 46 ° F). Невскрытые флаконы можно хранить до истечения срока годности. Чтобы предотвратить раздражение от «холодного инсулина», флаконы можно хранить при температуре от 15 до 30 ° C (от 59 до 86 ° F) в течение 1 месяца. По истечении этого времени открытые флаконы следует выбросить. Чтобы предотвратить раздражение от «холодного инсулина», флаконы можно хранить при температуре от 15 до 30 ° C (от 59 до 86 ° F) в течение 1 месяца. По истечении этого времени открытые флаконы следует выбросить. | |
Дети с диабетом — Полное руководство медсестры по лечению диабета, 3-е издание
Полное руководство медсестры по лечению диабета, 3-е издание
Глава 28:
Дети с диабетом
Барбара Шрейнер, PhD, APRN, CPLP, CDE, BC-ADM, 1 и Стивен У.Пондер, Мэриленд, FAAP, CDE 2
1 Шрайнер имеет более чем 30-летний опыт работы с детьми и семьями, страдающими диабетом, и является директором исследований в компании Elsevier, Inc. 2 Пондер — практикующий детский эндокринолог и директор по педиатрической резидентуре в Baylor Scott & White Healthcare.
Наличие диабета в детстве и подростковом возрасте создает определенные проблемы и требует уникальных решений. Хотя у ребенка с диабетом обычно бывает диабет 1 типа (T1D), у все большего числа детей и подростков развивается диабет 2 типа (T2D).
Хотя у ребенка с диабетом обычно бывает диабет 1 типа (T1D), у все большего числа детей и подростков развивается диабет 2 типа (T2D).
У детей с СД1 обычно наблюдаются классические симптомы диабета: полиурия, полидипсия, кетонурия и потеря веса. У самого маленького ребенка первые симптомы диабета, такие как вялость, раздражительность и обезвоживание, часто ошибочно принимают за грипп или гастроэнтерит. Классический ребенок с СД2 будет иметь ИМТ ≥85-го процентиля и иметь сильный семейный анамнез диабета, проявлять признаки инсулинорезистентности или принадлежать к группе высокого риска (например,g., латиноамериканец, афроамериканец, коренной американец или житель островов Тихого океана). 1 Детей с избыточным весом следует обследовать на преддиабет и СД2 с помощью перорального теста на толерантность к глюкозе (ПГТТ), теста плазмы натощак (ППН) или A1C каждые 3 года, если они соответствуют этим критериям. 2
Методы подтверждения диагноза СД1 включают измерение сывороточных маркеров аутоиммунитета. 3 Пять анализов коммерчески доступны. Детские эндокринологи или специалисты по диабету могут измерить все или некоторые из них примерно во время постановки диагноза, чтобы подтвердить доказательства аутоиммунитета поджелудочной железы, указывающие на СД1.Результаты обычно сообщаются через несколько дней или недель, поэтому они не всегда полезны для подтверждения типа диабета во время клинической картины. Страховое покрытие варьируется. Было показано, что около 15% детей с избыточной массой тела или ожирением, у которых диагностирована инсулинорезистентность и СД2, также обладают сывороточными маркерами аутоиммунитета поджелудочной железы. В этих случаях более уместен диагноз СД1 с инсулинорезистентностью.
3 Пять анализов коммерчески доступны. Детские эндокринологи или специалисты по диабету могут измерить все или некоторые из них примерно во время постановки диагноза, чтобы подтвердить доказательства аутоиммунитета поджелудочной железы, указывающие на СД1.Результаты обычно сообщаются через несколько дней или недель, поэтому они не всегда полезны для подтверждения типа диабета во время клинической картины. Страховое покрытие варьируется. Было показано, что около 15% детей с избыточной массой тела или ожирением, у которых диагностирована инсулинорезистентность и СД2, также обладают сывороточными маркерами аутоиммунитета поджелудочной железы. В этих случаях более уместен диагноз СД1 с инсулинорезистентностью.
В дополнение к СД1 и СД2 у детей наблюдаются другие метаболические нарушения метаболизма глюкозы, включая диабет, связанный с муковисцидозом (см. Глава 33 ), диабет зрелого возраста у молодых (MODY) и неонатальный диабет.Диабет, связанный с муковисцидозом, не является ни аутоиммунным заболеванием, ни заболеванием резистентности к инсулину. Скорее, это является результатом дисфункции β-клеток, вызванной фиброзом поджелудочной железы и жировой инфильтрацией. MODY также является отдельным типом генетического и метаболического нарушения. Встречается в основном у детей и представляет собой тип семейного диабета, который характеризуется аутосомно-доминантным наследованием. MODY приводит к нарушению секреции инсулина, что приводит к гипергликемии. У ребенка обычно нет ни резистентности к инсулину, ни антител к инсулину.Дети с MODY имеют легкую гипергликемию без кетонов и в целом худые. Термин MODY часто неправильно использовался для обозначения СД2 у детей. Диабет в возрасте до 6 месяцев называется неонатальным или врожденным диабетом. Неонатальный диабет — это генетическая аномалия. Неонатальный диабет может быть временным или постоянным. Генетическое тестирование рекомендуется всем детям младше 6 месяцев. В зависимости от диагноза, инсулин может быть не лучшим вариантом. Сравнение T1D и T2D представлено в таблице 28.1.
Скорее, это является результатом дисфункции β-клеток, вызванной фиброзом поджелудочной железы и жировой инфильтрацией. MODY также является отдельным типом генетического и метаболического нарушения. Встречается в основном у детей и представляет собой тип семейного диабета, который характеризуется аутосомно-доминантным наследованием. MODY приводит к нарушению секреции инсулина, что приводит к гипергликемии. У ребенка обычно нет ни резистентности к инсулину, ни антител к инсулину.Дети с MODY имеют легкую гипергликемию без кетонов и в целом худые. Термин MODY часто неправильно использовался для обозначения СД2 у детей. Диабет в возрасте до 6 месяцев называется неонатальным или врожденным диабетом. Неонатальный диабет — это генетическая аномалия. Неонатальный диабет может быть временным или постоянным. Генетическое тестирование рекомендуется всем детям младше 6 месяцев. В зависимости от диагноза, инсулин может быть не лучшим вариантом. Сравнение T1D и T2D представлено в таблице 28.1.
Таблица 28. 1 — Сравнение диабета типа 1 и типа 2 у детей
1 — Сравнение диабета типа 1 и типа 2 у детей
Сахарный диабет 1 типа | Сахарный диабет 2 типа | |
Средний возраст начала заболевания (лет) | 10 | 13,5 |
Этнические группы повышенного риска | Кавказский | Афроамериканец Латиноамериканец Индейцы Житель островов Тихого океана |
Порог диагностики: глюкоза плазмы натощак | ≥126 мг / дл (≥7.0 ммоль / л) | ≥126 мг / дл (≥7,0 ммоль / л) |
Порог диагностики при наличии классических симптомов гипергликемии или гипергликемического криза: случайная глюкоза плазмы | ≥200 мг / дл (≥11,1 ммоль / л) | ≥200 мг / дл (≥11,1 ммоль / л) |
Порог диагностики A1C: A1C | ≥6,5% | ≥6,5% |
Типичная форма корпуса | Худой, хотя может возникать в контексте избыточного веса или ожирения | Ожирение, часто в центре |
Черный акантоз | Нет | Возможно |
Генетика | Возможно | Вероятно |
Первичная обработка | Инсулин | Планирование питания и упражнения |
Дополнительная обработка | Планирование питания и упражнения | Метформин и инсулин |
Основная патофизиология | Аутоиммунная деструкция β-клеток | Часто прогрессирующая потеря экскреции инсулина β-клетками на фоне инсулинорезистентности |
Развитие болезни | От периода медового месяца (ремиссии) в первый год у некоторых до разрушения β-клеток | От гипертрофии β-клеток к истощению β-клеток |
Коморбидность | Другие аутоиммунные болезни (e. | |
Источник: По материалам Американской диабетической ассоциации 4 и Chiang et al. 5 | ||
НАЧАЛЬНАЯ ЛЕЧЕНИЕ
При лечении диабета у детей медицинский работник должен учитывать ряд вопросов, характерных только для педиатрической популяции.
Цели лечения
Ведение диабета у ребенка и семьи должно включать цели для достижения нормального физического роста и психосоциального развития, а также отношений с семьей и сверстниками и школьного взаимодействия.Эти цели дополняют типичные задачи по достижению гликемического контроля, отсрочке и предотвращению хронических осложнений и минимизации острых осложнений.
Период медового месяца и T1D
У 62% детей с СД1 наблюдается частичная ремиссия болезни. 6 Это время, известное как «период медового месяца», означает снижение потребности в инъекционном инсулине, поскольку поджелудочная железа ребенка вырабатывает некоторое количество эндогенного инсулина.В результате дозы экзогенного инсулина уменьшаются, и пациенту становится легче управлять диабетом. 6 Период медового месяца может длиться от 6 недель до 2 лет. 6 Кажется, что у некоторых детей никогда не бывает ремиссии. По окончании периода медового месяца β-клетки перестают вырабатывать клинически значимое количество инсулина, и потребность ребенка в инъекциях инсулина возрастает. Медицинские работники должны обучать семьи тому, как подготовить их к началу и концу медового месяца.Без этой подготовки они могут поверить, что диабет их ребенка излечен.
6 Это время, известное как «период медового месяца», означает снижение потребности в инъекционном инсулине, поскольку поджелудочная железа ребенка вырабатывает некоторое количество эндогенного инсулина.В результате дозы экзогенного инсулина уменьшаются, и пациенту становится легче управлять диабетом. 6 Период медового месяца может длиться от 6 недель до 2 лет. 6 Кажется, что у некоторых детей никогда не бывает ремиссии. По окончании периода медового месяца β-клетки перестают вырабатывать клинически значимое количество инсулина, и потребность ребенка в инъекциях инсулина возрастает. Медицинские работники должны обучать семьи тому, как подготовить их к началу и концу медового месяца.Без этой подготовки они могут поверить, что диабет их ребенка излечен.
Линейный рост
Контроль роста, веса и полового созревания является необходимым компонентом педиатрической помощи. Синдром Мориака, связанное с диабетом нарушение роста, которое сейчас встречается редко, может поражать детей, у которых в течение длительного времени не наблюдается оптимального контроля.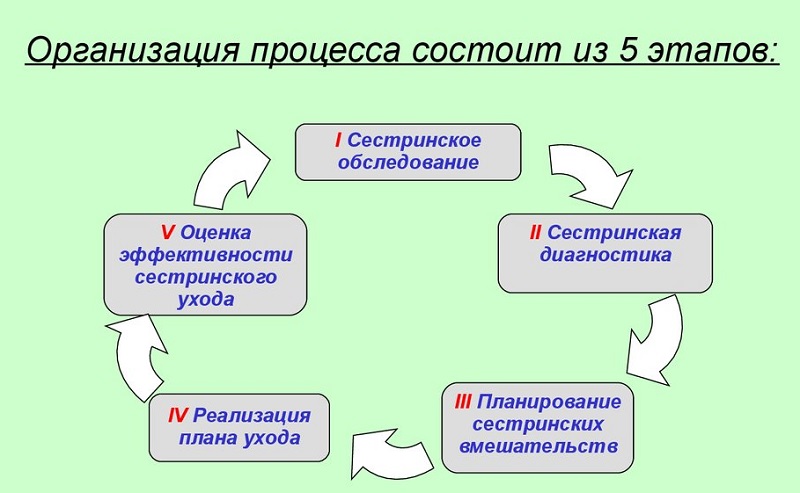 7 Особенности этого состояния включают задержку линейного роста и половой зрелости, контрактуры суставов и гепатомегалию.
7 Особенности этого состояния включают задержку линейного роста и половой зрелости, контрактуры суставов и гепатомегалию.
Детей следует взвешивать и измерять ежеквартально. Их рост следует отображать не только на соответствующих возрасту стандартизированных диаграммах роста и веса, но и на диаграммах ИМТ, которые можно получить в Центрах по контролю и профилактике заболеваний (CDC). 8 ИМТ используется по-разному при оценке детей и взрослых. Жир в организме девочек и мальчиков по мере взросления различается. Таким образом, графики ИМТ основаны на полу и возрасте. Границы процентилей используются для выявления детей с избыточным весом (Таблица 28.2).
Таблица 28.2 — Классификация детей на основе ИМТ
Классификация | ИМТ для возраста |
Недостаточный вес | <5-й процентиль |
Здоровый вес | От 5-го процентиля до <85-го процентиля |
Есть риск лишнего веса | От 85 до 95 процентилей |
Избыточный | ≥95 процентиль |
Источник: Перепечатано с разрешения Центров по контролю и профилактике заболеваний. 9
9
Растущему ребенку с диабетом необходим постоянный источник питательных веществ. Родители ребенка с СД1 иногда пытаются ограничить потребление углеводов, чтобы контролировать уровень глюкозы в крови, не понимая, что для линейного роста необходимы соответствующие калории. Они также могут ограничивать инсулин как способ управления уровнем глюкозы. Более разумный подход — корректировать (увеличивать) дозы инсулина по мере роста ребенка. Растущему ребенку может потребоваться корректировка дозы инсулина каждые 3–4 дня во время скачков роста.
Рост отдельных органов
В дополнение к линейному росту у маленького ребенка происходит быстрое развитие органов, таких как центральная нервная система (ЦНС) и желудочно-кишечный тракт. ЦНС требует постоянного поступления глюкозы, а мозгу требуется около 6 г глюкозы в час. Поскольку запасы гликогена у маленького ребенка ограничены, потребность в глюкозе должна удовлетворяться за счет потребляемых калорий. Ограниченные запасы гликогена также означают, что маленькие дети, принимающие инсулин, подвергаются повышенному риску гипогликемии.Такие физиологические изменения влияют на план питания ребенка. Прием пищи и перекусов необходимо разделять в течение дня, особенно для младенцев, малышей и дошкольников.
Ограниченные запасы гликогена также означают, что маленькие дети, принимающие инсулин, подвергаются повышенному риску гипогликемии.Такие физиологические изменения влияют на план питания ребенка. Прием пищи и перекусов необходимо разделять в течение дня, особенно для младенцев, малышей и дошкольников.
Когнитивное развитие
Растущий ребенок также находится в процессе развития когнитивных навыков. Этот процесс повлияет на убеждения ребенка в отношении здоровья и навыки решения проблем. Для самого маленького ребенка болезнь часто рассматривается как наказание или временное состояние. Маленький ребенок, госпитализированный в начале болезни, может полагать, что его или ее диабет исчезнет, как только он или она вернется домой.Дошкольники могут подумать, что они потеряют всю кровь из-за укола пальца. Младенец реагирует на беспокойство и грусть родителей во время инъекции. Абстрактные концепции, такие как причины гипергликемии, не могут быть поняты до более позднего детства, а математические навыки, необходимые для корректировки дозы и подсчета углеводов, не оттачиваются до подросткового возраста. Родители могут переоценивать способность ребенка самостоятельно управлять диабетом, особенно если ребенок обладает другими физическими, социальными или когнитивными навыками. 10
Родители могут переоценивать способность ребенка самостоятельно управлять диабетом, особенно если ребенок обладает другими физическими, социальными или когнитивными навыками. 10
Психосоциальное развитие
Еще одно отличие ребенка с диабетом заключается в развитии психологических и социальных навыков. По мере взросления ребенка его или ее психосоциальная направленность меняется. Младенец, например, зависит от своих родителей, тогда как ребенок школьного возраста начинает формировать отношения со сверстниками и другими взрослыми, такими как учителя и школьные медсестры. Подростки сосредотачиваются на индивидуализации, сохраняя при этом отношения со сверстниками.Диабет влияет на каждую стадию развития. 11 В таблице 28.3 обобщены вопросы, относящиеся к каждому возрасту и стадии развития.
Таблица 28.3 — Влияние диабета в разном возрасте
МЕДИЦИНСКАЯ ПИТАТЕЛЬНАЯ ТЕРАПИЯ
Лечебное питание для младенцев с СД1 направлено на обеспечение достаточного количества калорий для быстрого роста. Младенца необходимо кормить каждые 3–4 часа.Родители со временем узнают, как согласовывать прием пищи с инсулином и дневным сном. Младенцы могут получать смесь или продолжать грудное вскармливание.
Младенца необходимо кормить каждые 3–4 часа.Родители со временем узнают, как согласовывать прием пищи с инсулином и дневным сном. Младенцы могут получать смесь или продолжать грудное вскармливание.
Малыш с СД1 сталкивается с особыми проблемами при планировании питания. Типичное поведение — это пищевые заеды (употребление только одного или нескольких продуктов, а не множества) и негатив. Маленький ребенок может предпочесть есть только одну пищу в течение всей недели и отказываться есть что-либо еще.
Аппетит дошкольника часто повышается непосредственно перед скачком роста.Малыши и дошкольники будут нуждаться в перекусе утром, днем и перед сном, чтобы создать и поддерживать доступный источник гликогена. Однако они легко отвлекаются на другие дела и часто не заканчивают прием пищи или перекус. Родителям может быть практически невозможно предсказать, что будет есть ребенок, что затрудняет планирование безопасной дозы инсулина. К счастью, аналоги инсулина быстрого действия позволяют вводить дозу инсулина после еды. Тогда родители могут более безопасно определить дозу, исходя из того, что действительно потреблено.
Тогда родители могут более безопасно определить дозу, исходя из того, что действительно потреблено.
Для детей школьного возраста проблемы лечебного питания включают школьные обеды, закуски, вечеринки и питание вне дома. Родители теряют контроль над выбором продуктов питания своего ребенка и меньше осведомлены о том, что ест ребенок. Дети школьного возраста должны начать развивать свои собственные навыки планирования питания, включая подсчет углеводов, выбор продуктов и контроль порций. Планирование и графики становятся все более важными, поскольку эти дети участвуют в большем количестве занятий вне дома.Когда ребенок школьного возраста начинает участвовать в деятельности вне дома, родителям необходимо будет более тщательно планировать и учитывать следующее:
• Ест ли ребенок школьный обед или собирает обед дома
• Изменения в общем расписании ребенка с каждым новым учебным годом
• Виды питания, которые предоставляются ребенку в школе
• Запланированные упражнения, например физкультура или внеклассные мероприятия
• Возможны ночевки, ночевки или школьные поездки
Планирование дня ребенка школьного возраста означает рассмотрение графика обеденного перерыва, занятий физкультурой и физическими упражнениями, перекусов после школы и занятий спортом после школы. Время приема пищи и перекусов может значительно варьироваться от будних до выходных.
Время приема пищи и перекусов может значительно варьироваться от будних до выходных.
Подростку, страдающему диабетом, необходимо также планировать питание. Подростки отчаянно хотят быть частью толпы, и их привычки в питании могут включать частые приемы пищи в фастфуде, попытки перейти на вегетарианскую диету или нарушенное пищевое поведение. Регулярные безалкогольные и спортивные напитки являются фаворитами в этой возрастной группе, и их следует ограничивать, чтобы поддерживать гликемический контроль. Подростки обычно не получают с пищей достаточного количества кальция или других важных питательных веществ.В этом возрасте мальчики заинтересованы в наращивании мышечной массы и объема, тогда как девочки озабочены увеличением веса. Таким образом, для подростка с диабетом основное внимание уделяется контролю размера порций; употреблять меньше калорийной пищи; и увеличение количества фруктов, овощей и кальция в рационе. 12 Расстройства пищевого поведения чаще встречаются у подростков с диабетом, чем у других подростков. 13 Предупреждающие признаки таких проблем включают переедание, пропущенные дозы инсулина, семейный стресс, частую гипогликемию или диабетический кетоацидоз (ДКА), а также опасения по поводу взвешивания.
13 Предупреждающие признаки таких проблем включают переедание, пропущенные дозы инсулина, семейный стресс, частую гипогликемию или диабетический кетоацидоз (ДКА), а также опасения по поводу взвешивания.
Лечебное питание для детей с избыточным весом или ожирением, страдающих диабетом 2 типа, направлено на снижение калорийности в контексте здорового питания. Простые способы уменьшить количество калорий — отказаться от напитков с сахаром, таких как газированные и спортивные напитки, и ограничить порции фруктовых соков. Вся семья должна ограничить еженедельные или ежедневные посещения ресторанов быстрого питания и избегать больших порций. Программа для потребителей MyPlate ( www.MyPlate.gov ) Министерства сельского хозяйства США является полезным учебным пособием.Некоторых детей с СД2 также лечат инсулином, и у них будут те же соображения по медицинскому питанию, что и с детьми с СД1.
УПРАЖНЕНИЕ
По мере того, как маленький ребенок с диабетом становится более активным и подвижным, планы инсулина и питания должны корректироваться.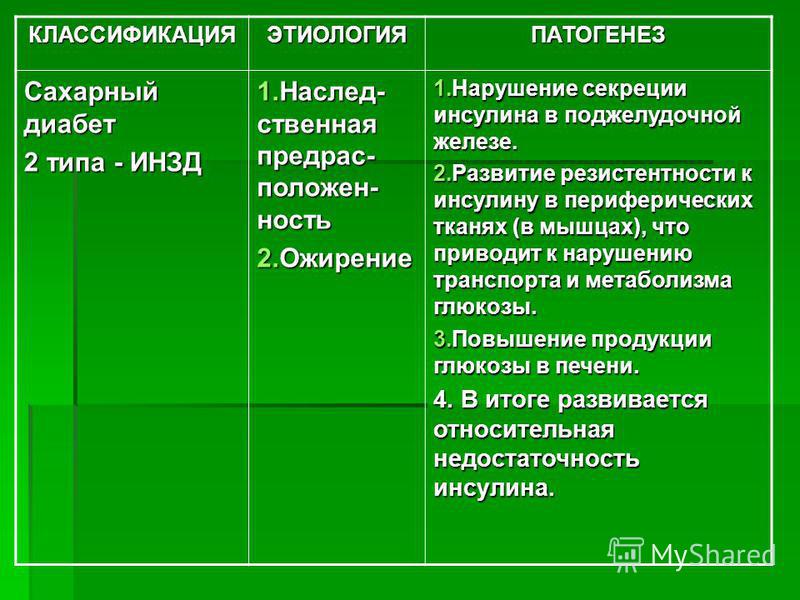 Для малышей игры и беспорядочная активность являются нормой. Поощряя физическую активность ребенка, важно также внимательно следить за уровнем глюкозы в крови, чтобы избежать гипогликемии. Дети школьного возраста имеют более предсказуемые модели активности, включая школьную физкультуру и спорт.Детям с диабетом необходимо перекусить перед тренировкой, если их уровень глюкозы в крови <100 мг / дл (<5,6 ммоль / л). Для спортивного ребенка, использующего инсулин, требуется корректировка приема пищи, перекусов и доз инсулина, чтобы приспособить дни тренировок к дням игр.
Для малышей игры и беспорядочная активность являются нормой. Поощряя физическую активность ребенка, важно также внимательно следить за уровнем глюкозы в крови, чтобы избежать гипогликемии. Дети школьного возраста имеют более предсказуемые модели активности, включая школьную физкультуру и спорт.Детям с диабетом необходимо перекусить перед тренировкой, если их уровень глюкозы в крови <100 мг / дл (<5,6 ммоль / л). Для спортивного ребенка, использующего инсулин, требуется корректировка приема пищи, перекусов и доз инсулина, чтобы приспособить дни тренировок к дням игр.
Несмотря на важность занятий спортом и внешкольных упражнений, все больше детей ведут малоподвижный, малоподвижный образ жизни. Компьютерные игры и телевидение заменили софтбол и езду на велосипеде. Распространенность детского ожирения наиболее высока у детей, которые смотрят телевизор более 2 часов в день, 14 , а риск ожирения увеличивается на 6% за каждый дополнительный час просмотра телевизора в день. 15 Напротив, видеоигры, которые способствуют движению во время использования («активные видеоигры»), оказались полезными в контролируемых настройках, направленных на контроль веса детей. 16 Но общая тенденция портативных устройств свидетельствует в пользу ограничения физической активности, а не ее поощрения у детей. Обучение самоконтролю при диабете включает рекомендации по ограничению такой малоподвижной активности. Семья должна моделировать и поощрять физическую активность; консультирование ребенка с ожирением должно охватывать всю семью.
15 Напротив, видеоигры, которые способствуют движению во время использования («активные видеоигры»), оказались полезными в контролируемых настройках, направленных на контроль веса детей. 16 Но общая тенденция портативных устройств свидетельствует в пользу ограничения физической активности, а не ее поощрения у детей. Обучение самоконтролю при диабете включает рекомендации по ограничению такой малоподвижной активности. Семья должна моделировать и поощрять физическую активность; консультирование ребенка с ожирением должно охватывать всю семью.
ЛЕКАРСТВЕННЫЕ СРЕДСТВА
Отдельные вопросы, касающиеся инъекций инсулина, относятся к младенцам с диабетом. Младенец имеет меньшую площадь поверхности и, следовательно, меньше потенциальных мест инъекции. Важно вращать место съемки, при этом предпочтительны руки, ноги и ягодицы. Обычно доступные шприцы и инсулиновые ручки имеют маркировку на половину единицы, что позволяет гораздо более точно дозировать маленьким детям. Родители должны получить инструкции по использованию шприцев на половину единицы, потому что маркировка единиц и половин на цилиндре шприца на некоторых моделях расположена напротив друг друга.У НовоНордиск есть инсулиновая ручка, которая также поставляется в половинных единицах. Длина иглы 4–5 мм подходит для всех возрастов. Некоторым младенцам требуется небольшое количество инсулина, что требует разбавления инсулина. Большинство производителей инсулина выпускают жидкость для разведения, соответствующую марке и типу инсулина; фармацевт — отличный помощник для помощи в разбавлении инсулина до U10 или U25.
Родители должны получить инструкции по использованию шприцев на половину единицы, потому что маркировка единиц и половин на цилиндре шприца на некоторых моделях расположена напротив друг друга.У НовоНордиск есть инсулиновая ручка, которая также поставляется в половинных единицах. Длина иглы 4–5 мм подходит для всех возрастов. Некоторым младенцам требуется небольшое количество инсулина, что требует разбавления инсулина. Большинство производителей инсулина выпускают жидкость для разведения, соответствующую марке и типу инсулина; фармацевт — отличный помощник для помощи в разбавлении инсулина до U10 или U25.
Потребность в инсулине у маленького ребенка будет значительно меняться по мере его роста. Вначале большинству детей с СД1 требуется от 0 до 0.5 и 0,8 единиц / кг массы тела / сутки. Во время медового месяца потребность в инсулине может упасть почти до нуля. Когда ребенок вступает в период полового созревания, потребность в инсулине может возрасти до 1,0–1,5 единиц / кг массы тела в день. Родители должны знать, что их ребенку может потребоваться две или три смены дозы в неделю во время скачков роста. Большинству детей потребуется ~ 50–60% суточной дозы базального инсулина при использовании инъекций. Из-за необходимости гибкости дозирования коммерчески готовые инсулины обычно не рекомендуются для детей с СД1.Однако заранее приготовленные инсулины могут быть лучшим вариантом в ситуациях, когда семья или социальная поддержка ограничены, например, при конфликте родителей, низкой медицинской грамотности или серьезных экономических барьерах, которые невозможно преодолеть. В таких ситуациях часто участвуют дети старшего возраста и подростки, которые могут быть вынуждены брать на себя больше обязанностей по уходу за собой, чем они должны, но ситуация в доме требует этого. В этих случаях использование предварительно смешанного инсулинового режима может упростить сложную задачу самопомощи для ребенка и семьи.Кроме того, в случаях, когда базисно-болюсная инсулиновая терапия не принесла результатов из-за несоблюдения режима лечения и невозможности тщательного семейного наблюдения, режимы предварительно смешанного инсулина могут быть весьма полезными, поскольку требуют меньших ежедневных доз и фиксированной структуры дозирования.
Родители должны знать, что их ребенку может потребоваться две или три смены дозы в неделю во время скачков роста. Большинству детей потребуется ~ 50–60% суточной дозы базального инсулина при использовании инъекций. Из-за необходимости гибкости дозирования коммерчески готовые инсулины обычно не рекомендуются для детей с СД1.Однако заранее приготовленные инсулины могут быть лучшим вариантом в ситуациях, когда семья или социальная поддержка ограничены, например, при конфликте родителей, низкой медицинской грамотности или серьезных экономических барьерах, которые невозможно преодолеть. В таких ситуациях часто участвуют дети старшего возраста и подростки, которые могут быть вынуждены брать на себя больше обязанностей по уходу за собой, чем они должны, но ситуация в доме требует этого. В этих случаях использование предварительно смешанного инсулинового режима может упростить сложную задачу самопомощи для ребенка и семьи.Кроме того, в случаях, когда базисно-болюсная инсулиновая терапия не принесла результатов из-за несоблюдения режима лечения и невозможности тщательного семейного наблюдения, режимы предварительно смешанного инсулина могут быть весьма полезными, поскольку требуют меньших ежедневных доз и фиксированной структуры дозирования. Прием пищи в определенное время и в постоянных количествах является необходимым условием безопасности для предотвращения гипогликемии или гипергликемии.
Прием пищи в определенное время и в постоянных количествах является необходимым условием безопасности для предотвращения гипогликемии или гипергликемии.
Разбавляющий инсулин
Чтобы разбавить инсулин U100 до инсулина U10, нужно добавить 0,9 см3 разбавляющей жидкости к 0.1 см3 инсулина U100 в стерильной бутылке для смешивания. Для введения 1 единицы инсулина в шприц набирается 10 единиц (0,1 см3) (т.е. 10 единиц / см3 инсулина).
Маленькие дети могут быть чрезвычайно чувствительны к быстродействующим инсулинам. В некоторых программах инсулина используется только инсулин средней продолжительности действия, вводимый несколько раз в течение дня, таким образом обеспечивая только базальную потребность. Инсулины гларгин или левемир также могут использоваться в качестве базального инсулина. Доступны новые препараты длительного действия, включая деглудек и гларгин U300, при этом деглудек недавно получил одобрение для использования у детей.Многие центры также используют инсулиновые помпы, особенно у очень маленьких детей.
Детям младшего возраста инсулин быстрого действия часто назначают после еды. Это позволяет родителям определять правильную дозу в зависимости от того, что фактически ел ребенок. 17 Непрерывные данные сенсора глюкозы, однако, показывают, что еда начинает немедленно влиять на уровень глюкозы в крови. С помощью инсулиновой помпы часть болюса можно вводить перед едой на срок до 15 минут, а оставшуюся часть — после еды, после того, как будут израсходованы все углеводы или калории.
Знание того, когда переходить к самообслуживанию — еще одна проблема для родителей, характерная только для детского диабета. Большинство детей могут начать помогать с помощью инъекций в раннем возрасте (уже в 4 года). 18 Они могут выбрать место инъекции, протереть кожу спиртом или чистой салфеткой и надавить на поршень после того, как родитель ввел иглу. Многие дети в возрасте от 8 до 10 лет умеют полностью делать укол. Насколько быстро ребенок приобретает эти навыки, очень индивидуально. Родители могут способствовать уходу за собой, поощряя ребенка к небольшому участию. К 10–12 годам дети с диабетом могут набирать инсулин или самостоятельно пользоваться инсулиновой ручкой, определять правильные дозы и вводить инъекции без посторонней помощи. 19 Родительский надзор необходим на протяжении всего детства в зависимости от потребностей ребенка, как физических, так и эмоциональных. Родители часто нуждаются в руководстве, чтобы определить, когда ребенку безопасно начать переход к самообслуживанию.Хронологический возраст не должен быть единственным фактором. Это может быть время сильного беспокойства для родителей, когда они переходят от основного лица, осуществляющего уход за маленьким ребенком, к наставнику и поддержке подростка. На этих переходных этапах лечения диабета очень важны сестринская поддержка и руководство.
Родители могут способствовать уходу за собой, поощряя ребенка к небольшому участию. К 10–12 годам дети с диабетом могут набирать инсулин или самостоятельно пользоваться инсулиновой ручкой, определять правильные дозы и вводить инъекции без посторонней помощи. 19 Родительский надзор необходим на протяжении всего детства в зависимости от потребностей ребенка, как физических, так и эмоциональных. Родители часто нуждаются в руководстве, чтобы определить, когда ребенку безопасно начать переход к самообслуживанию.Хронологический возраст не должен быть единственным фактором. Это может быть время сильного беспокойства для родителей, когда они переходят от основного лица, осуществляющего уход за маленьким ребенком, к наставнику и поддержке подростка. На этих переходных этапах лечения диабета очень важны сестринская поддержка и руководство.
Множественные ежедневные инъекции (MDI) и инсулиновые помпы становятся все более распространенными формами доставки инсулина (см. , глава 6, Стратегии лечения диабета 1 типа, , и , глава 26, Технология диабета, ).Обе системы требуют большего участия, навыков и знаний от ребенка и семьи. Например, математические навыки важны для расчета доз инсулина для еды и корректирующих доз. Несмотря на наличие этих навыков, дети часто могут забывать о пищевых болюсах или угадывать, а не рассчитывать дозу. Новые насосы имеют напоминания и могут напрямую связываться с глюкометрами для расчета рекомендуемых доз для ребенка на основе заранее запрограммированного алгоритма. Постоянные мониторы глюкозы, интегрированные с инсулиновой помпой, становятся все более распространенными (см. Глава 26, Диабетические технологии ).
, глава 6, Стратегии лечения диабета 1 типа, , и , глава 26, Технология диабета, ).Обе системы требуют большего участия, навыков и знаний от ребенка и семьи. Например, математические навыки важны для расчета доз инсулина для еды и корректирующих доз. Несмотря на наличие этих навыков, дети часто могут забывать о пищевых болюсах или угадывать, а не рассчитывать дозу. Новые насосы имеют напоминания и могут напрямую связываться с глюкометрами для расчета рекомендуемых доз для ребенка на основе заранее запрограммированного алгоритма. Постоянные мониторы глюкозы, интегрированные с инсулиновой помпой, становятся все более распространенными (см. Глава 26, Диабетические технологии ).
Инсулиновые насосы также успешно применяются для детей ясельного и дошкольного возраста. У этих детей помповая терапия обеспечивает более постоянную подачу базального инсулина, который можно вводить с часовой скоростью всего 0,025 единицы / час. Возможность точно регулировать дозы инсулина таким образом была связана с меньшей гипогликемией.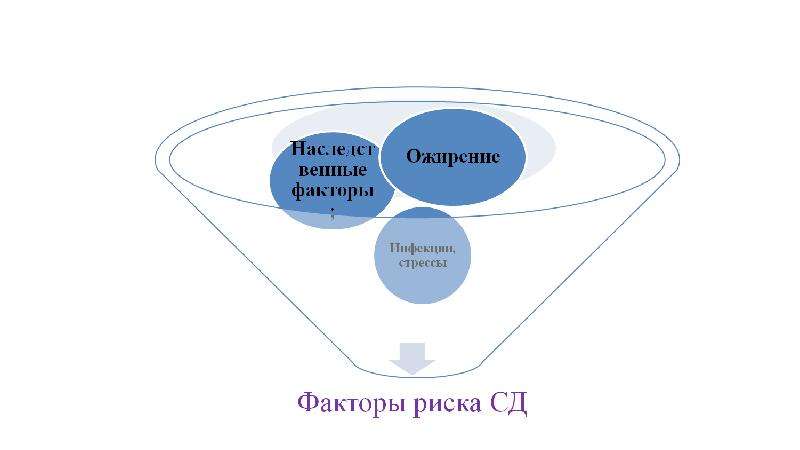 Добросовестные родители, у которых есть сильная, поддерживающая медицинская команда, знающая о помповой терапии, — это те, чьи дети добиваются наибольшего успеха. 20
Добросовестные родители, у которых есть сильная, поддерживающая медицинская команда, знающая о помповой терапии, — это те, чьи дети добиваются наибольшего успеха. 20
Дети с СД2 имеют ограниченный выбор лекарств: инсулин и метформин. В настоящее время разрешен только метформин для детей старше 10 лет. 21 Большинство детских диабетических центров используют этот препарат в качестве начальной терапии и добавляют инсулин по мере необходимости позже.
МОНИТОРИНГ
Мониторинг уровня глюкозы в крови у маленьких детей требует некоторой адаптации. Ланцеты очень тонкого калибра и регулируемые наконечники на прокалывающих устройствах являются важными инструментами.На теле маленького ребенка меньше места для уколов пальцами. Родители должны использовать настройки малой глубины на ланцетных устройствах (обычно номер 1), использовать стороны пальца, вращать места для уколов пальцами, осматривать эти места на предмет болезненности и синяков и рассмотреть возможность проведения альтернативного тестирования. Дополнительный мониторинг сайтов — хороший вариант для детей, но он имеет некоторые ограничения. Уровень глюкозы в крови из другого места, кроме кончика пальца, может варьироваться на 10–15%, если не используется надлежащая техника. Тестирование с предплечья или другого участка не следует проводить, если уровень глюкозы в крови быстро меняется, если у ребенка есть подозрение на гипогликемию или во время болезни. 22
Дополнительный мониторинг сайтов — хороший вариант для детей, но он имеет некоторые ограничения. Уровень глюкозы в крови из другого места, кроме кончика пальца, может варьироваться на 10–15%, если не используется надлежащая техника. Тестирование с предплечья или другого участка не следует проводить, если уровень глюкозы в крови быстро меняется, если у ребенка есть подозрение на гипогликемию или во время болезни. 22
Дополнительные проверки уровня глюкозы необходимы на ночь, если ребенок был необычно активен в предыдущий день, не ел перед сном, если принимал инсулин средней продолжительности действия, нуждался в корректирующей дозе перед сном, болел или имел гипогликемию перед сном. Ночной мониторинг глюкозы полезен при корректировке вечерних доз инсулина. Ночное недержание мочи может быть признаком гипергликемии. Родители также могут проверять уровень глюкозы в крови маленького ребенка, чтобы определить причину такого поведения, как сонливость, капризность или плач. Родители хотят дисциплинировать неприемлемое поведение, но им необходимо отличать такое поведение от гипогликемии, поскольку маленькие дети могут быть не в состоянии распознать или сформулировать симптомы гипогликемии. Для определения адекватности дозы инсулина во время еды может потребоваться мониторинг уровня глюкозы в крови после приема пищи.
Родители хотят дисциплинировать неприемлемое поведение, но им необходимо отличать такое поведение от гипогликемии, поскольку маленькие дети могут быть не в состоянии распознать или сформулировать симптомы гипогликемии. Для определения адекватности дозы инсулина во время еды может потребоваться мониторинг уровня глюкозы в крови после приема пищи.
Рекомендации по самостоятельному мониторингу уровня глюкозы в крови у детей
Мониторинг уровня глюкозы в крови обычно рекомендуется перед каждым приемом пищи и перед сном для ребенка с СД1.Это означает, что ребенок будет проверять уровень глюкозы в крови в школе или в детском саду. Родители, школа или детский сад, а также диабетическая бригада должны будут разработать план, который включает 1 ) место проведения тестирования, 2 ) частоту тестирования, 3 ) управление уровнем глюкозы и 4 ) безопасная утилизация острых предметов. 23 , 24 Правильная очистка рук имеет решающее значение, поскольку любые остатки пищи могут повлиять на результаты измерения глюкозы.
До 2015 года цели Американской диабетической ассоциации (Ассоциации) в отношении уровня глюкозы в крови у детей стратифицировались по возрасту. 4 По состоянию на 2015 год цель A1C <7,5% была рекомендована для всех детских возрастных групп. 4 Целевые диапазоны глюкозы в крови перед едой рекомендуются на уровне 90–130 мг / дл с целевыми показателями перед сном и ночью 90–150 мг / дл (см. Таблицу 28.4).
Таблица 28.4 — Цели уровня глюкозы в плазме крови и A1C для диабета типа 1 для всех педиатрических возрастных групп
Целевой диапазон глюкозы в плазме крови | |||
До еды | Перед сном / на ночь | A1C | Обоснование |
90–130 мг / дл (5. | 90–150 мг / дл (5,0–8,3 ммоль / л) | <7,5% | Более низкая цель (<7%) является разумной, если ее можно достичь без чрезмерной гипогликемии |
Ключевые концепции при постановке гликемических целей: • Цели должны быть индивидуализированы, и более низкие цели могут быть разумными на основе оценки пользы и риска. • У детей с частой гипогликемией или неосведомленностью о гипогликемии следует изменить целевые показатели уровня глюкозы в крови. • Значения глюкозы в крови после приема пищи следует измерять, когда существует несоответствие между значениями глюкозы в крови до приема пищи и уровнями A1C, а также для оценки гликемии у пациентов, получающих базисно-болюсные схемы. | |||
Источник: Американская диабетическая ассоциация. 25 | |||
В целом гликемические цели должны быть индивидуализированы в зависимости от уникальных жизненных обстоятельств ребенка или подростка. Если у ребенка имеется относительная неосведомленность о гипогликемии или в анамнезе частые гипогликемии, гликемические цели следует изменить в сторону увеличения до тех пор, пока его осведомленность о гипогликемии не будет восстановлена.Поскольку на более низкие значения A1C в большей степени влияют гликемические реакции после еды, больше внимания следует уделять мониторингу уровней глюкозы в крови после приема пищи, когда существует несоответствие между уровнями глюкозы в крови перед приемом пищи и значениями A1C у детей, получающих базисно-болюсные схемы инсулина. Это повышенное внимание даст возможность лучше координировать прием пищи, дозировку инсулина и время для достижения более жесткого контроля с меньшими суточными гликемическими отклонениями.
Если у ребенка имеется относительная неосведомленность о гипогликемии или в анамнезе частые гипогликемии, гликемические цели следует изменить в сторону увеличения до тех пор, пока его осведомленность о гипогликемии не будет восстановлена.Поскольку на более низкие значения A1C в большей степени влияют гликемические реакции после еды, больше внимания следует уделять мониторингу уровней глюкозы в крови после приема пищи, когда существует несоответствие между уровнями глюкозы в крови перед приемом пищи и значениями A1C у детей, получающих базисно-болюсные схемы инсулина. Это повышенное внимание даст возможность лучше координировать прием пищи, дозировку инсулина и время для достижения более жесткого контроля с меньшими суточными гликемическими отклонениями.
Более низкие цели A1C приветствуются, если они могут быть разумно достигнуты.Использование многодозовой инсулиновой терапии, инсулиновых помп, частого мониторинга уровня глюкозы в крови и непрерывных датчиков уровня глюкозы, наряду с надлежащим обучением и постоянной поддержкой семьи, может позволить достичь устойчивых целевых показателей A1C в 7% у отдельных пациентов. Исследования когнитивных эффектов тяжелой гипогликемии у детей не дали окончательных результатов. Опасения по поводу неблагоприятных нейрокогнитивных эффектов хронической гипергликемии действительно имеют большее значение и являются основной причиной снижения целевых показателей A1C во всех педиатрических возрастных группах с осторожными изменениями, основанными на уникальном клиническом профиле ребенка или подростка.
Исследования когнитивных эффектов тяжелой гипогликемии у детей не дали окончательных результатов. Опасения по поводу неблагоприятных нейрокогнитивных эффектов хронической гипергликемии действительно имеют большее значение и являются основной причиной снижения целевых показателей A1C во всех педиатрических возрастных группах с осторожными изменениями, основанными на уникальном клиническом профиле ребенка или подростка.
Например, большинство диабетических бригад ослабят контроль уровня глюкозы в крови у младенцев или маленьких детей. Это позволяет избежать невыявленной гипогликемии у ребенка и защищает развивающуюся ЦНС. И наоборот, подросток, использующий инсулиновую помпу, часто будет иметь довольно жесткие целевые уровни глюкозы в крови.
Отдельные психосоциальные проблемы связаны с мониторингом глюкозы у детей. Дошкольник, например, полагается на магическое мышление, чтобы объяснить свой мир, и может, например, полагать, что вся его или ее кровь будет потеряна от укола пальца. Дети этого возраста часто настаивают на повязке после каждого укола пальца или инъекции инсулина. Дети школьного возраста могут обнаружить, что сверстники путают мониторинг глюкозы в крови с ВИЧ или СПИДом. Подростки могут вообще избегать мониторинга или фальсифицировать свои учетные записи. В Таблице 28.5 перечислены предложения по оценке ребенка, чьи журналы глюкозы крови не соответствуют его или ее значениям A1C.
Дети этого возраста часто настаивают на повязке после каждого укола пальца или инъекции инсулина. Дети школьного возраста могут обнаружить, что сверстники путают мониторинг глюкозы в крови с ВИЧ или СПИДом. Подростки могут вообще избегать мониторинга или фальсифицировать свои учетные записи. В Таблице 28.5 перечислены предложения по оценке ребенка, чьи журналы глюкозы крови не соответствуют его или ее значениям A1C.
Таблица 28.5 — Устранение неполадок, когда журнал уровня глюкозы в крови и значение A1C не коррелируют
Коэффициенты счетчика | • Счетчик закодирован неправильно • Полосы устаревшие • Полоски неправильно хранятся • Низкий заряд батареи • Контрольный раствор устарел |
Факторы пользователя | • Запись ошибок в журнал • Не проводить тестирование, когда уровень глюкозы в крови может быть высоким • Непреднамеренные или непреднамеренные технические ошибки при использовании счетчика • Избегайте отрицательных отзывов родителей и медицинских работников о высоких показаниях уровня глюкозы в крови • Изготовление записей в журнале учета |
Физиологический фактор | • Высокий постпрандиальный или ночной уровень глюкозы в крови возникает, когда тестирование не проводится |
Некоторые родители так обеспокоены уровнем глюкозы в крови своего ребенка, что проверяют его уровень семь или восемь раз в день. Такое поведение особенно характерно для детей, перенесших тяжелую гипогликемию. 26 Этим родителям нужно время, чтобы обрести уверенность в себе и перестать бояться. Стратегии помощи этим семьям включают постоянное заверение, частые контакты с диабетической бригадой и корректировку целевых показателей глюкозы, чтобы избежать дальнейшей тяжелой гипогликемии. В зависимости от страхового покрытия диагностический или персональный непрерывный глюкометр может предоставить дополнительную информацию и предложить родителям средства визуализации диапазона уровня глюкозы в крови ребенка, развеяв некоторые опасения относительно гипогликемии.В настоящее время два устройства позволяют обмениваться данными об уровне глюкозы через датчики уровня глюкозы со смартфонами. Родители или школьная медсестра могут в режиме реального времени отслеживать уровень глюкозы у ребенка на своем смартфоне. Многие глюкометры теперь оснащены Wi-Fi, что позволяет обмениваться данными. Направление к специалисту по психическому здоровью рекомендуется при наличии трудностей, связанных с самопомощью.
Такое поведение особенно характерно для детей, перенесших тяжелую гипогликемию. 26 Этим родителям нужно время, чтобы обрести уверенность в себе и перестать бояться. Стратегии помощи этим семьям включают постоянное заверение, частые контакты с диабетической бригадой и корректировку целевых показателей глюкозы, чтобы избежать дальнейшей тяжелой гипогликемии. В зависимости от страхового покрытия диагностический или персональный непрерывный глюкометр может предоставить дополнительную информацию и предложить родителям средства визуализации диапазона уровня глюкозы в крови ребенка, развеяв некоторые опасения относительно гипогликемии.В настоящее время два устройства позволяют обмениваться данными об уровне глюкозы через датчики уровня глюкозы со смартфонами. Родители или школьная медсестра могут в режиме реального времени отслеживать уровень глюкозы у ребенка на своем смартфоне. Многие глюкометры теперь оснащены Wi-Fi, что позволяет обмениваться данными. Направление к специалисту по психическому здоровью рекомендуется при наличии трудностей, связанных с самопомощью.
УПРАВЛЕНИЕ БЫТОВЫМИ ПРОБЛЕМАМИ
Гипогликемия
Механизмы гипогликемии у детей с диабетом аналогичны таковым у взрослых.Однако у очень маленьких детей ограниченные запасы гликогена или нераспознанная гипогликемия могут привести к более тяжелым или частым эпизодам. У малыша возбуждение может привести к гипогликемии. Болезнь также может быть причиной гипогликемии у ребенка, который плохо ест во время болезни. Чем дольше ребенок болеет диабетом, тем выше риск тяжелой гипогликемии, возможно, из-за нарушения секреции глюкагона. 27
Родители и дети опасаются гипогликемии, особенно в ночное время.Они опасаются, что гипогликемия останется незамеченной и приведет к судорогам или смерти. Сообщается, что частота легкой или умеренной ночной гипогликемии у детей составляет 14–35%, 28 , тогда как у 6,6–22% педиатрических пациентов возникают гипогликемические припадки. 29 Смертность, связанная с гипогликемией у детей с диабетом, недостаточно хорошо документирована, но может составлять всего одну десятую смертности, связанной с DKA. 30 Предикторы ночной гипогликемии включают более молодой возраст и более низкие уровни A1C.Более поздние исследования с использованием непрерывного мониторинга уровня глюкозы у детей показали, что ночная гипогликемия является обычным явлением, может быть продолжительным, имеет тенденцию происходить в начале ночи и связана с уровнем глюкозы перед сном <150 мг / дл (<8,3 ммоль / л). 31
30 Предикторы ночной гипогликемии включают более молодой возраст и более низкие уровни A1C.Более поздние исследования с использованием непрерывного мониторинга уровня глюкозы у детей показали, что ночная гипогликемия является обычным явлением, может быть продолжительным, имеет тенденцию происходить в начале ночи и связана с уровнем глюкозы перед сном <150 мг / дл (<8,3 ммоль / л). 31
Влияние гипогликемии на когнитивные функции ребенка в более позднем возрасте неоднозначно. Группа исследования «Контроль диабета и его осложнений» (DCCT) 29 в целом не обнаружила связи между тяжелой гипогликемией и снижением навыков памяти.Тем не менее, Blasetti et al. 32 обнаружили ухудшение памяти и обучения, но не скорости моторики после тяжелой гипогликемии.
Для подростка, который управляет автомобилем, оценка и лечение гипогликемии особенно важны с точки зрения безопасности ребенка, пассажиров и других водителей.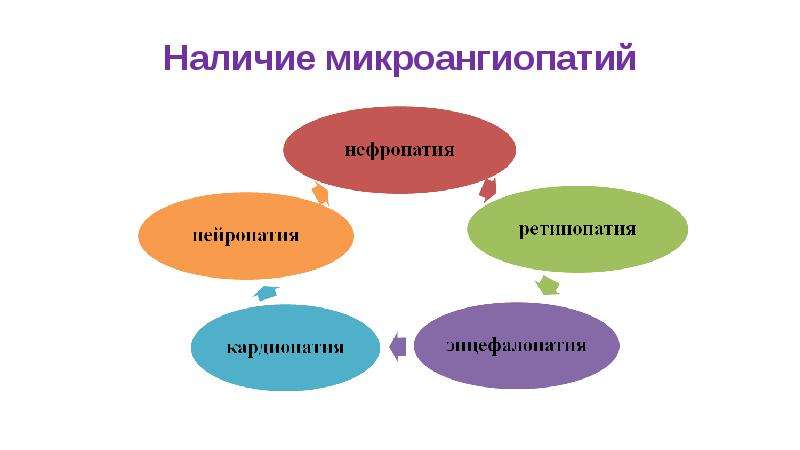 Взрослые с СД1 сообщали о вождении, даже когда их уровень глюкозы в крови был <70 мг / дл. 33 Подростки могут делать аналогичные ошибки в суждениях. Для подростков с диагнозом СД1 могут потребоваться дополнительные шаги для получения водительских прав. 33 В настоящее время по крайней мере 23 состояния требуют, чтобы драйверы раскрывали диагноз T1D. Таким образом, обучение пациентов должно включать обсуждение ответственного ухода за собой во время вождения: проверка уровня глюкозы в крови перед вождением, наличие средств для тестирования в автомобиле, ношение медицинской идентификационной бирки и наличие закусок. Следует пересмотреть рекомендуемые правила для родителей и подростков (таблица 28.6), а медсестры должны помочь родителям и подросткам подготовиться к вождению с диабетом. Глава 8, Практики самоуправления: решение проблем , включает дополнительную информацию о мерах предосторожности при вождении.
Взрослые с СД1 сообщали о вождении, даже когда их уровень глюкозы в крови был <70 мг / дл. 33 Подростки могут делать аналогичные ошибки в суждениях. Для подростков с диагнозом СД1 могут потребоваться дополнительные шаги для получения водительских прав. 33 В настоящее время по крайней мере 23 состояния требуют, чтобы драйверы раскрывали диагноз T1D. Таким образом, обучение пациентов должно включать обсуждение ответственного ухода за собой во время вождения: проверка уровня глюкозы в крови перед вождением, наличие средств для тестирования в автомобиле, ношение медицинской идентификационной бирки и наличие закусок. Следует пересмотреть рекомендуемые правила для родителей и подростков (таблица 28.6), а медсестры должны помочь родителям и подросткам подготовиться к вождению с диабетом. Глава 8, Практики самоуправления: решение проблем , включает дополнительную информацию о мерах предосторожности при вождении.
Таблица 28.6 — Безопасное вождение при диабете
Безопасное вождение с диабетом
Вот некоторые правила поведения, которые следует передать подростку:
• Пройдите тест.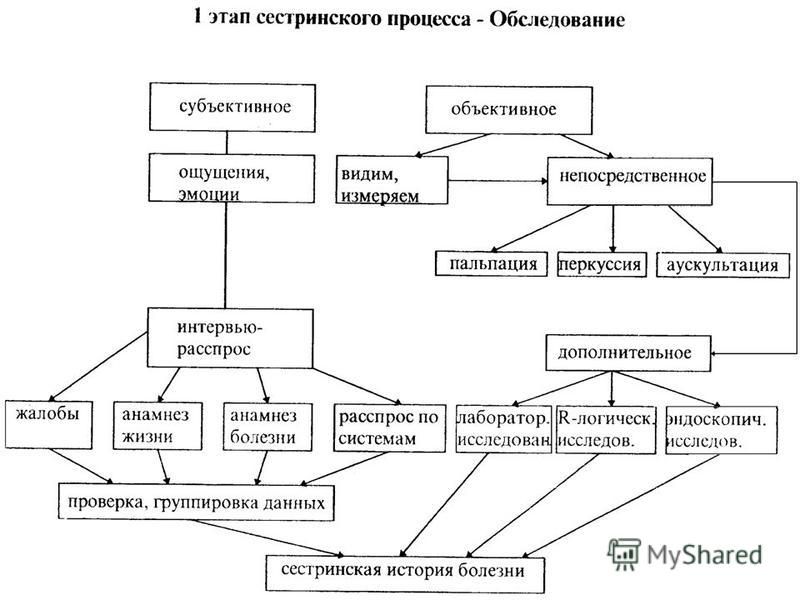 Перед тем, как сесть в автомобиль, проверьте уровень глюкозы (сахара в крови). Каждый раз. Без исключений.
Перед тем, как сесть в автомобиль, проверьте уровень глюкозы (сахара в крови). Каждый раз. Без исключений.
• Стоп на красный свет диабета. Лечите низкий уровень глюкозы в крови и повторите проверку через 15 мин. Не садитесь за руль, пока уровень глюкозы в крови не будет в целевом диапазоне.
• Притормози. Следите за уровнем глюкозы в крови, даже если это означает опоздание. Никогда не стоит водить машину с низким уровнем глюкозы в крови. Позвони тому, кто тебя ждет, и объясни, почему ты немного опоздаешь. Они поймут.
• Всегда имейте достаточно топлива. Запасайте автомобиль полезными, недолговечными закусками и быстродействующим сахаром.И держите свои запасы диабета под рукой. Помните, что инсулин и тест-полоски повреждаются под воздействием высоких и низких температур. Никогда не оставляйте в машине все необходимое для лечения диабета.
• Остановитесь. Немедленно остановитесь, если вы чувствуете себя плохо или плохо во время вождения. Проверьте уровень глюкозы в крови, побалуйте себя, подождите 15 минут, а затем повторите проверку.
Проверьте уровень глюкозы в крови, побалуйте себя, подождите 15 минут, а затем повторите проверку.
• ID, пожалуйста. Не выходите из дома без водительских прав и медицинского браслета или ожерелья. Всегда носите медицинский паспорт.
Проверьте, прежде чем идти
• Начните напоминать подростку о необходимости проверять уровень глюкозы в крови перед тем, как отправиться куда-нибудь.
• Езда в машине с низким уровнем глюкозы в крови опасна, а вождение еще хуже, это похоже на вождение в нетрезвом виде. Поэтому убедитесь, что ваш подросток всегда проверяет уровень глюкозы в крови, прежде чем садиться в машину.
Источник: Американская диабетическая ассоциация. 34
Больному ребенку, который отказывается есть или пить и страдает гипогликемией, могут быть назначены небольшие дозы глюкагона. 35 Это лечение глюкагоном минидозой представлено в таблице 28. 7. Глюкагон смешивают согласно инструкции-вкладышу. Затем родитель использует стандартный инсулиновый шприц для вывода количества глюкагона, соответствующего возрасту ребенка. Дозу можно повторять, если уровень глюкозы в крови не повышается каждые 30 мин.
7. Глюкагон смешивают согласно инструкции-вкладышу. Затем родитель использует стандартный инсулиновый шприц для вывода количества глюкагона, соответствующего возрасту ребенка. Дозу можно повторять, если уровень глюкозы в крови не повышается каждые 30 мин.
Таблица 28.7 — Использование минидозы глюкагона
Источник: Из Хеймонда и Шрайнера. 35
Родители и опекуны также должны знать, как вводить глюкагон при тяжелой гипогликемии.Доза глюкагона для взрослых и детей> 20 кг составляет 1,0 мг. Для детей <20 кг доза глюкагона составляет 0,5 мг или эквивалент 20–30 мкг / кг. 36
Гипергликемия и больные дни
Ведение ребенка с СД1 во время болезни включает восполнение жидкости и контроль уровня глюкозы. Во время болезни младенцы и маленькие дети подвергаются повышенному риску обезвоживания, поэтому восполнение жидкости имеет решающее значение для предотвращения ДКА. Болезни, простуды и инфекции — основные причины гипергликемии.Но у младенца гипергликемия может возникнуть после плановой иммунизации или даже прорезывания зубов. У подростков гипергликемия и кетоз могут быть следствием пропущенных доз инсулина, эмоционального стресса 37 или влияния инсулинорезистентности из-за половых гормонов.
Болезни, простуды и инфекции — основные причины гипергликемии.Но у младенца гипергликемия может возникнуть после плановой иммунизации или даже прорезывания зубов. У подростков гипергликемия и кетоз могут быть следствием пропущенных доз инсулина, эмоционального стресса 37 или влияния инсулинорезистентности из-за половых гормонов.
Практическая точка
Гипогликемию у ребенка лечат 15 г углеводов, при необходимости повторяя курс каждые 15 мин; это известно как правило 15. Руководящие принципы ассоциации рекомендуют 15–20 г, но размер ребенка и уровень низкого уровня глюкозы в крови могут определять количество глюкозы, необходимое для лечения низкого уровня глюкозы в крови.Это лечение часто необходимо дополнить углеводной или белковой закуской, если до следующего приема пищи или перекуса осталось больше 1 часа. Однако режим инсулина в первую очередь определяет потребность в перекусе (например, ребенку, принимающему инсулин длительного действия или инсулиновую помпу, вероятно, не потребуются дополнительные калории).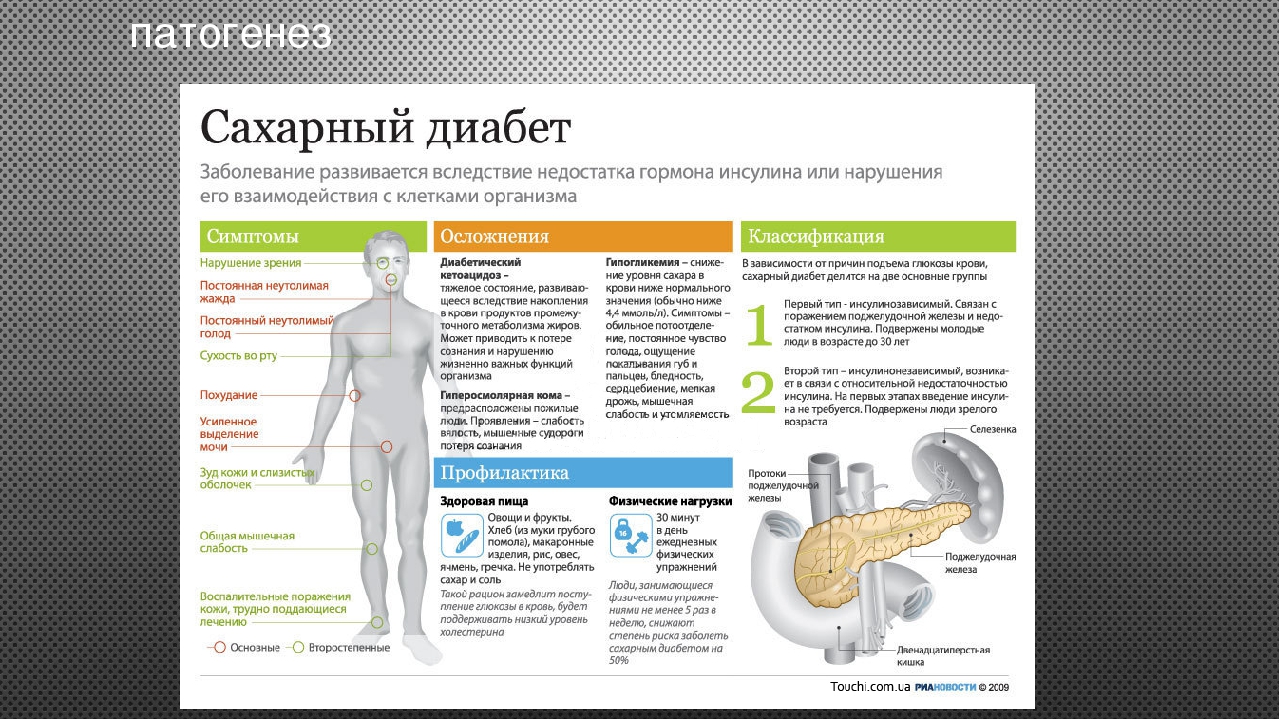
Хотя определение уровня глюкозы в моче больше не используется, анализ мочи на кетоны по-прежнему является наиболее распространенным методом определения кетонов в больничные дни. Также доступен мониторинг кетонов в крови в домашних условиях, который рекомендуется некоторыми детскими эндокринологами.При уровне глюкозы в крови ≥240 мг / дл или при любом уровне глюкозы в крови во время болезни следует проверить мочу или кетоны крови. На этом этапе важны пероральные жидкости. Ребенка следует рекомендовать выпивать 0,5–1,0 стакана жидкости без сахара каждый час, если можно принять другую пищу. Если кетоны умеренные или большие, ребенку также понадобится дополнительный инсулин быстрого действия. Ребенку потребуется до 10% от общей суточной дозы или 0,1 ЕД / кг дополнительного инсулина быстрого действия. Эта доза повторяется каждые 2–4 часа до тех пор, пока уровень глюкозы в крови не станет <300 мг / дл (16.7 ммоль / л) или кетонов ниже среднего уровня. Если ребенок не ест или если в нем присутствуют кетоны от умеренного до большого, может потребоваться сахаросодержащая жидкость с частыми инъекциями инсулина быстрого действия.
Родители должны знать, когда обращаться за помощью во время приступа болезни. ДКА — это неотложная медицинская помощь, которой можно избежать при раннем и агрессивном лечении. 37 Признаки того, что ребенку потребуется медицинская помощь, включают длительную рвоту или диарею, отказ от питья, летаргию, быстрое и глубокое (Куссмауль) дыхание, признаки умеренного или тяжелого обезвоживания или стойкую гипергликемию и кетоз.
Повторные эпизоды ДКА, часто наблюдаемые в подростковом возрасте, заслуживают дальнейшей оценки. Эти дети могут быть в депрессии и часто живут в хаотичных или напряженных семьях. В других случаях DKA может быть результатом отказа от инсулина или его снижения из-за расстройства пищевого поведения (см. Глава 24, Депрессия, тревога и расстройства пищевого поведения, ). Семейное консультирование и тщательное наблюдение со стороны диабетической бригады являются важными мероприятиями для этих детей. 38
Практическая точка
Самый простой способ собрать достаточное количество мочи у младенца или малыша — положить несколько ватных шариков в подгузник ребенка. Это предотвратит попадание образца в подгузник. Кетоны в сыворотке позволяют измерить более распространенный β-гидроксибутират и могут быть полезны при лечении кетоза у ребенка. Для измерения кетонов пальцами доступны два измерителя.
Это предотвратит попадание образца в подгузник. Кетоны в сыворотке позволяют измерить более распространенный β-гидроксибутират и могут быть полезны при лечении кетоза у ребенка. Для измерения кетонов пальцами доступны два измерителя.
ХРОНИЧЕСКИЕ ОСЛОЖНЕНИЯ
У пациентов с СД1 обследование на наличие осложнений начинается через 5 лет после постановки диагноза. Однако сроки развития хронических осложнений у детей раннего возраста с диабетом могут не соответствовать обычным временным рамкам, применяемым для взрослых.Одно продолжительное исследование показало, что у детей с диагнозом СД1 до полового созревания, особенно у детей с диагнозом <5 лет, больше времени нет таких осложнений, как ретинопатия и альбуминурия. 39 Повышенные значения A1C в подростковом возрасте, по-видимому, ускоряют наступление осложнений.
Однако у детей с СД2 при постановке диагноза могут присутствовать факторы риска сердечно-сосудистых заболеваний и сопутствующие заболевания. 40 Таким образом, у ребенка с СД2 необходимо диагностировать гипертензию и дислипидемию на раннем этапе лечения.Кроме того, у подростков с синдромом поликистозных яичников (СПКЯ) может быть компонент инсулинорезистентности к их основной патофизиологии. СПКЯ часто сопровождается избыточным весом или ожирением и является фактором риска развития СД2 (и наоборот). Диагноз СПКЯ у подростков может быть сложной задачей. Это требует полного обследования подростка, включая клинические признаки и симптомы избытка мужских гормонов, повышенный уровень андрогенов и исключение других причин избытка андрогенов на фоне олигоменореи.Использование ультразвука для поиска поликистозных яичников не рекомендуется из-за того, что оно совпадает с нормальной репродуктивной физиологией подростка. 41
40 Таким образом, у ребенка с СД2 необходимо диагностировать гипертензию и дислипидемию на раннем этапе лечения.Кроме того, у подростков с синдромом поликистозных яичников (СПКЯ) может быть компонент инсулинорезистентности к их основной патофизиологии. СПКЯ часто сопровождается избыточным весом или ожирением и является фактором риска развития СД2 (и наоборот). Диагноз СПКЯ у подростков может быть сложной задачей. Это требует полного обследования подростка, включая клинические признаки и симптомы избытка мужских гормонов, повышенный уровень андрогенов и исключение других причин избытка андрогенов на фоне олигоменореи.Использование ультразвука для поиска поликистозных яичников не рекомендуется из-за того, что оно совпадает с нормальной репродуктивной физиологией подростка. 41
Диабетическое обучение как детей с СД1, так и детей с СД2 должно включать информацию об осложнениях, особенно о выявлении и профилактике. Медсестра должна предоставлять информацию без угроз и избегать тактики запугивания. Хороший подход — сосредоточиться на положительном влиянии поддержания близких к целевым значениям глюкозы крови и значений A1C.Хотя почти нормальный уровень глюкозы в крови может избежать будущих осложнений, следует сделать акцент на том факте, что этот уровень глюкозы также даст ребенку энергию для игр и занятий спортом. Уровень A1C, близкий к нормальному, позволит ребенку достичь максимального роста. Поддержание эугликемии может позволить родителям чувствовать себя более уверенно и, таким образом, дать ребенку большую самостоятельность.
Хороший подход — сосредоточиться на положительном влиянии поддержания близких к целевым значениям глюкозы крови и значений A1C.Хотя почти нормальный уровень глюкозы в крови может избежать будущих осложнений, следует сделать акцент на том факте, что этот уровень глюкозы также даст ребенку энергию для игр и занятий спортом. Уровень A1C, близкий к нормальному, позволит ребенку достичь максимального роста. Поддержание эугликемии может позволить родителям чувствовать себя более уверенно и, таким образом, дать ребенку большую самостоятельность.
СПЕЦИАЛЬНЫЕ ВОПРОСЫ ДЛЯ ДЕТЕЙ С ДИАБЕТОМ
Родители и другие члены семьи и опекуны
Родители ребенка с недавно поставленным диагнозом будут бороться с замешательством и чувством вины.Они будут задаваться вопросом, несут ли они ответственность за диабет своего ребенка и как они могли его предотвратить. 42 Они будут сбиты с толку и обеспокоены. Возникнет сотня вопросов: как это произошло? Откуда это? Что я делал или не делал? Это моя вина? А как насчет других моих детей? Что сейчас произойдет? Они будут иметь дело с членами семьи, у которых есть те же вопросы. Они будут объяснять и, в конечном итоге, обучать любого, кто вступает в контакт с их ребенком.Они будут бояться гипогликемии и других осложнений. Они будут бояться ошибаться. Им придется научиться доверять другим воспитателям. Их родительские навыки будут проверены.
Они будут объяснять и, в конечном итоге, обучать любого, кто вступает в контакт с их ребенком.Они будут бояться гипогликемии и других осложнений. Они будут бояться ошибаться. Им придется научиться доверять другим воспитателям. Их родительские навыки будут проверены.
Диабетическая бригада может лучше всего помочь родителям, предоставляя последовательную и точную информацию и вселяя надежду и оптимизм. Родители должны признавать свои усилия и успехи. Им нужны образцы для подражания и поддержка со стороны других семей. Им нужна точная информация о риске диабета для других их детей. 43 Семьи, которые наиболее успешны в воспитании ребенка с диабетом, очень сплочены и организованы. Родители открыто общаются и дают последовательные советы и решения проблем. Успешные родители обычно приветливы и заботливы. 44
Реакция брата или сестры на диабет может варьироваться от чувства вины и ответственности до боязни развития болезни. Другие дети в семье могут надеяться, что они действительно болеют диабетом, поэтому им будут уделять столько же внимания, как и их брату или сестре с диабетом. Старшие братья и сестры часто чувствуют необычайную ответственность за заботу о своем брате или сестре. Они беспокоятся о гипогликемии и следят за тем, как ребенок выбирает пищу. К сожалению, о братьях и сестрах часто забывают в планах ухода и учебных занятиях. Важно подготовить семью к типичной реакции братьев и сестер на диабет ребенка.
Старшие братья и сестры часто чувствуют необычайную ответственность за заботу о своем брате или сестре. Они беспокоятся о гипогликемии и следят за тем, как ребенок выбирает пищу. К сожалению, о братьях и сестрах часто забывают в планах ухода и учебных занятиях. Важно подготовить семью к типичной реакции братьев и сестер на диабет ребенка.
Диабет беспокоит и других людей, не являющихся членами семьи ребенка. По мере взросления дети будут находиться на попечении многих других взрослых: учителей, школьных медсестер, детских садовников, няни и т. Д.Любой план ухода или план обучения должны включать этих других лиц. В частности, няни должны быть обучены основам лечения диабета. Инструкции должны включать в себя, как и когда готовить еду и закуски, как выявлять и лечить гипогликемию, а также как проверять уровень глюкозы в крови и кетоны мочи. Другие инструкции могут включать в себя, кому и когда звонить за помощью.
Угрожающие и неугрожающие подходы
Угрожающие
«Вы хотите пройти диализ или ампутировать ногу? Потому что это произойдет, если вы не сделаете то, что вам говорит врач. ”
”
Неопасные
«Снижение общего уровня глюкозы в крови поможет предотвратить осложнения диабета».
«Что самое сложное при лечении диабета?»
Дайте им время ответить.
«Может быть, вместе мы сможем сделать это немного проще».
Школа
Возвращение в школу после постановки диагноза или начало нового учебного года может означать новые проблемы для семьи и ребенка с диабетом.Хотя родители хотят, чтобы для их ребенка был доступен знающий и обученный взрослый, школьная администрация может бороться с конкурирующими требованиями к персоналу и ресурсам. В этом случае родители должны быть лидерами и защитниками ребенка. 23 Федеральные законы и законы некоторых штатов защищают детей с диабетом от дискриминации в детских садах и школах. Однако родителям придется рассказывать каждой новой школе или воспитателю об особых потребностях своего ребенка.
Родители должны встретиться с соответствующим школьным персоналом и быть готовыми определить ресурсы, которые помогут им рассказать о диабете у детей, а также предоставить индивидуальное обучение и информацию о том, как лучше всего удовлетворить потребности своего ребенка. Во многих школах нет штатной медсестры, и во многих случаях школьная медсестра недоступна, поэтому небольшая группа школьных сотрудников должна быть обучена оказанию повседневной и неотложной помощи. Хотя многие учителя, тренеры и директора школ знакомы с диабетом у взрослых, им часто не хватает точной оценки различий в безопасном ведении диабета у детей.ADA предлагает образовательные инструменты для школьного персонала по адресу: diab.org/safeatschooltraining и diababe.org/childcare.
Во многих школах нет штатной медсестры, и во многих случаях школьная медсестра недоступна, поэтому небольшая группа школьных сотрудников должна быть обучена оказанию повседневной и неотложной помощи. Хотя многие учителя, тренеры и директора школ знакомы с диабетом у взрослых, им часто не хватает точной оценки различий в безопасном ведении диабета у детей.ADA предлагает образовательные инструменты для школьного персонала по адресу: diab.org/safeatschooltraining и diababe.org/childcare.
На собрании родители должны сотрудничать со школьной медсестрой и администратором школы для реализации Плана лечения диабета (DMMP). Этот план должен касаться целевых показателей и проверки уровня глюкозы в крови, управления инсулином и помпой, выявления и лечения гипогликемии и гипергликемии, принадлежностей, которые должны храниться в школе, а также способности учащегося заботиться о себе и участвовать в мероприятиях.DMMP должен быть подготовлен и подписан лечащим врачом ребенка.
В дополнение к DMMP, родители должны попросить внедрить для их ребенка план 504 или индивидуальную образовательную программу (IEP). План 504 (план услуг в соответствии с разделом 504 Закона о реабилитации 1973 года) и IEP (план услуг в соответствии с Законом об образовании лиц с ограниченными возможностями) дополняют DMMP, обеспечивая надлежащее и формальное соблюдение прав и потребностей ребенка. на имя.Образцы планов DMMP и 504 доступны на веб-сайте ассоциации ( www.diabetes.org ).
Иногда родители могут встречать сопротивление, и им необходимо решительно защищать права своего ребенка на безопасность в школе. Возможно, потребуется связаться с должностными лицами школы на более высоком административном уровне. В таких случаях родители должны быть осведомлены о законах и законных правах и сохранять спокойствие и уверенность, защищая своего ребенка. Родители также могут обращаться за другой поддержкой к выборным должностным лицам, своим медицинским работникам или Ассоциации.
Ценный ресурс для школьной медсестры и другого школьного персонала под названием «Помощь ученику с диабетом в достижении успеха: руководство для школьного персонала » был разработан Национальной программой диабетического образования (ППСИ) в сотрудничестве с более чем 200 другими организациями. 24 Это руководство доступно в Интернете и предоставляет ценную информацию для школьной медсестры, помогая другим понять диабет и обеспечить безопасную среду для всех детей с диабетом. 24 Помимо школьного руководства ППСИ, школьная медсестра или другой квалифицированный медицинский работник может использовать для обучения двухэтапную учебную программу ADA «Задачи лечения диабета в школе: что должен знать ключевой персонал» . школьный персонал; он доступен в интернет-магазине ассоциации. 45
Диабетические лагеря
Одно из лучших мест для поддержки со стороны сверстников для ребенка с диабетом — это программа летнего кемпинга или ретрит на выходных. 46 Диабетические лагеря знакомят ребенка с другими детьми с диабетом во взаимно поддерживающей среде. Фокус лагеря будет варьироваться от образовательной программы до чисто развлекательной. Дети часто учатся делать первые уколы или могут попробовать новое место укола в лагере. И Американская ассоциация кемпингов, и Ассоциация ведут списки рекомендованных лагерей для детей с диабетом. См. http://www.diabetes.org/in-my-community/diabetes-camp/ для получения списка диабетических лагерей ADA.
Передача опеки ребенку
Родители должны сохранять роль в уходе за своим ребенком в подростковом возрасте, но эта роль меняется от опекуна к наставнику по мере взросления ребенка. Постепенно детям нужно брать на себя заботу о себе. Скорость передачи и передаваемые навыки будут различаться для каждого ребенка. Рекомендации, которые следует учитывать при передаче ухода за ребенком, приведены в Таблице 28.8.
Таблица 28.8 — Передача ответственности за лечение диабета ребенку
• Рассматривайте каждого ребенка индивидуально.
— Готов ли ребенок взять на себя заботу о себе?
— Что побуждает ребенка брать на себя задачи по уходу за собой?
— Обладает ли ребенок физическими и когнитивными способностями, чтобы взять на себя задачу по уходу за собой?
• Учитывайте оценку родителей готовности ребенка.
• Оцените готовность родителей «отпустить».
— Насколько комфортно родителям допускать ошибки?
—Сколько родитель будет продолжать осуществлять присмотр?
• Передача медицинской помощи небольшими, управляемыми шагами.
• Ожидайте провалов в уходе за собой в любом возрасте.
— Родитель по-прежнему играет важную роль в надзоре и руководстве.
• Оцените способность родителей определять, когда следует усилить контроль или поддержку.
Как правило, дети школьного возраста готовы начать рисовать и вводить инсулин. Старшие школьники и подростки обладают математическими навыками, необходимыми для принятия решения о дозе инсулина. 19 , 47
Проблемы подростков
Подростки с диабетом сталкиваются с уникальными и осложняющими факторами.Половое созревание создает у подростков инсулинорезистентное состояние, что затрудняет контроль гликемии. 48 И наоборот, хронический неоптимальный гликемический контроль может задерживать половое созревание. На самооценку и образ тела подростка может повлиять диагноз диабета и его повседневные потребности. Кажущееся постоянное внимание к пище, питанию и глюкозе в крови может способствовать расстройствам пищевого поведения у некоторых подростков. Пропуск доз инсулина для контроля веса — обычное дело. 49 Кроме того, нормальные фазы развития, которые могут включать эксперименты с наркотиками, курением или алкоголем, могут быть особенно опасными для подростка с диабетом.
Кроме того, в то время, когда молодой человек стремится к дифференциации и независимости, родители могут чувствовать себя более чрезмерно опекающими и обеспокоенными. 50 По иронии судьбы, в то время, когда родителям больше всего необходимо быть в курсе того, как вести себя подростковый диабет, общение может быть наиболее напряженным. Родители часто не готовы к тому, что их роль меняется от опекуна к наставнику и помощнику.
Подростки с диабетом могут страдать от депрессии или диабетического выгорания.Иногда признаки этих проблем ошибочно принимают за типичное поведение подростков. Депрессия, например, в два-три раза чаще встречается у молодых людей с диабетом, чем у их сверстников без диабета. 51 Депрессия у подростка может проявляться в виде ломки, резких изменений в режиме сна или питания, отсутствия целей или суицидальных мыслей. Подростку с депрессией необходимы дальнейшая клиническая оценка и лечение.
Диабетическое выгорание у подростков, однако, может проявляться в виде чувства неудачи или безнадежности, пропуска инъекций инсулина или контроля уровня глюкозы в крови или потери мотивации. 52 Эти подростки обычно имеют высокие значения A1C и неоптимальное поведение по уходу за собой. Ведение таких подростков может включать более гибкие и менее сложные схемы приема инсулина, такие как использование предварительно приготовленных инсулиновых шприцов два раза в день. Другие стратегии включают постановку реалистичных целей в отношении ухода за собой, признание чувств подростка и укрепление его усилий по уходу за собой. Также важно помочь родителям дать дальнейшие рекомендации и поддержку.Обучение подростков социальным навыкам, навыкам решения проблем, эффективному общению и навыкам управления стрессом может повысить самоэффективность и чувство контроля. 53 , 54 Направление в службы психического здоровья может быть полезным.
РОЛЬ ТЕХНОЛОГИЙ И ПРИЛОЖЕНИЙ ДЛЯ ДЕТЕЙ И ПОДРОСТКОВ
Как технологии поддерживают лечение детей с диабетом
Устройства стали неотъемлемой частью ухода за многими детьми с диабетом.Глюкометры с системами управления данными, непрерывный мониторинг уровня глюкозы (CGM) с беспроводной связью с инсулиновыми инфузионными насосами и даже видеоконференции с поставщиками медицинских услуг стали все более популярными и популярными. 55 , 56 Медицинские приложения (приложения) для смартфонов стали еще более распространенными, поскольку дети и родители теперь имеют доступ к сотням инструментов для отслеживания уровня глюкозы в крови, потребления углеводов и режима упражнений.Некоторые приложения не только предоставляют возможности документирования и отслеживания, но и дают рекомендации к действию. В результате Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) выпустило проект правил для решения проблем безопасности и рисков, связанных с такими диагностическими или предписывающими алгоритмами. 57
Популярность текстовых сообщений, особенно среди подростков, открыла новый путь для оказания поддержки, содействия приверженности и предоставления медицинского образования. Текстовые сообщения также служат средством напоминания о необходимости проверить уровень глюкозы в крови, принять дозу инсулина и практиковать другие способы ухода. 58
Современные технологии также позволяют обмениваться данными между детьми и родителями или поставщиками медицинских услуг. Одно из первых опубликованных исследований продемонстрировало, что система, которая собирала информацию об уровне глюкозы в крови и регулярно передавала данные родителям, приводила к значительно лучшим результатам A1C. 59 Эта роль технологии совместного использования данных все больше регулируется FDA и другими организациями в связи с повышением озабоченности по поводу конфиденциальности и безопасности данных.
Развитие технологий — это виртуальные или удаленные визиты к поставщикам медицинских услуг. 60 Видеосещания были предложены, чтобы обеспечить разумную замену последующим личным встречам. Ниже приводится несколько предостережений, которые, как было установлено, улучшают опыт пациентов и поставщиков услуг телемедицины. Пациент должен иметь доступ к соответствующей технологии, чтобы обеспечить возможность безопасной видеоконференцсвязи. Некоторые поставщики электронных медицинских карт обеспечивают безопасную зашифрованную связь с пациентами, которая соответствует стандартам HIPPA, встроенным в их порталы для пациентов.Пациентам рекомендуется вовремя собрать лабораторные анализы (например, гемоглобин A1C), чтобы результаты были доступны для обсуждения во время видеовстречи. Данные об уровне глюкозы в крови также лучше всего предоставлять до визита, чтобы можно было обсудить вопросы управления образцом, решения проблем и устранения неполадок. Перед визитом можно запросить краткую анкету пациента или родителей, чтобы помочь определить приоритеты пациентов. Пациенты, после которых будут проводиться видеосещения, должны иметь доступ к врачу первичной медико-санитарной помощи для решения острых проблем, не связанных с диабетом.Как минимум, следует ожидать, что пациент будет ежегодно встречаться лицом к лицу с лечащим врачом. Частота промежуточных посещений зависит от потребностей пациента. Пациенты — плохие кандидаты на видео-визиты, если для устранения серьезной физической или эмоциональной патологии лучше всего было бы встретиться лицом к лицу и включить физический осмотр. Многие страховые компании не возмещают расходы на видеосещения, но семьи часто готовы платить за услуги, если стоимость видеосещения компенсирует дополнительные затраты времени на работу или учебу и пройденное расстояние.В целом дети с СД1 относительно здоровы и не имеют осложнений, что делает видеосещения прогрессивной альтернативой для этой группы населения.
Эффективность технологий
Несмотря на то, что технологии, похоже, все более широко используются в лечении детей с диабетом, их эффективность в улучшении здоровья детей все еще находится под вопросом. Исследования, в основном проводимые со взрослыми, дали противоречивые результаты. 61 В некоторых исследованиях контроль уровня глюкозы в крови значительно улучшен, тогда как в других исследованиях этот результат отсутствует.Cafazzo et al. 62 обнаружил, например, что мобильное приложение, использующее игровые стратегии и стимулы для подростков, может увеличить частоту мониторинга глюкозы, но не улучшить A1C. С другой стороны, Kirwan et al. 63 обнаружили улучшенные значения A1C у взрослых с СД1 с использованием функций глюкозы в крови и напоминаний в приложении для смартфона. Как и в большинстве исследований диабета, кажется, что комбинация вмешательств лучше всего поддерживает клинические результаты. Оценка эффективности технологий потребует более продолжительных исследований с более крупными выборками и должна быть адресована детям и подросткам. 64
Тем не менее, такие технологии, как приложения, для некоторых привлекательны и эффективны. Hale et al. 65 и Ristau et al. 66 выступают за то, чтобы инструмент соответствовал индивидуальным потребностям или интересам. Например, рекомендуя приложение для смартфона, важно учитывать платформу (Apple, Android или другое), простоту использования, функции и соответствие уровню разработки. Стоянов и др. 67 недавно опубликовал контрольный список, который поможет оценить качество мобильных приложений.Безопасность, эстетика, интерактивность и надежность были среди качеств желаемых инструментов.
Приложения для диабета
Список приложений, предложенных Американской диабетической ассоциацией, см. В Neithercott 2013. 68
Переход на уход для взрослых
Когда подростки станут взрослыми, они перейдут от педиатрической помощи к лечению диабета у взрослых. Многие молодые люди сделают это изменение в возрасте от 17 до 20 лет.Такие переходы могут быть чреваты проблемами. Подросток или молодой взрослый может жить дома с определенным участием родителей или может иметь дело со стрессом в школе, выбирая карьеру и развивая личные отношения. Плохой переход к уходу за взрослыми может привести к многолетнему бесконтрольному лечению и ограниченному предотвращению осложнений. 69 , 70 Помимо проблем подростка, родители могут беспокоиться о переходе в более формальную, менее благоприятную среду, которая способствует независимости подростка.Медицинские работники, которые лечат только взрослых, могут не оценить беспокойство, которое может вызвать этот переход. Медицинский работник должен помочь семье пройти через этот переход, познакомив с этой темой в раннем подростковом возрасте и помогая постепенно передать уход и независимость молодому взрослому. 69 Национальная программа по диабету имеет полезный контрольный список для перехода от педиатрической помощи к взрослым на своем веб-сайте, https: //www.niddk.nih.gov/health-information/health-communication-programs/ndep/living-with-diabetes/youth-teens/transition-adult-health-care/planning-checklist/Pages/planningchecklist.aspx . 71
РЕЗЮМЕ
Проблемы, связанные с диабетом в детстве, требуют от медсестры поиска творческих решений, основанных на знаниях о нормальном росте и развитии. Такие новаторские стратегии помогут растущим детям и подросткам приобрести эмоциональные и технические навыки, необходимые для успешной самопомощи при диабете.Медсестры играют ключевую роль в поддержке детей с диабетом и их семей, обеспечивая поддержку и соответствующие ресурсы, включая направление к детским специалистам, диабетические лагеря и другие местные ресурсы. Установление здорового образа жизни в детстве приведет к взрослой жизни.
ССЫЛКИ
1. Скотт Л.К. Наличие факторов риска диабета 2 типа у детей. Педиатрическая медсестра 2013; 39: 190–196
2. Американская диабетическая ассоциация.Сахарный диабет 2 типа у детей и подростков. Уход за диабетом 2000; 23: 381–389
3. Циглер А.Г., Реверс М., Симелл О., Симелл Т., Лемпайнен Дж. И др. Сероконверсия к множественным островковым аутоантителам и риск развития диабета у детей. JAMA 2013; 309: 2473–2479. DOI: 10.1001 / jama.2013.6285
4. Американская диабетическая ассоциация. Стандарты медицинской помощи при сахарном диабете — 2016: дети и подростки. Уход за диабетом 2016; 39 (Дополнение 1): S86 – S93
5.Чанг Дж. Л., Киркман М. Л., Лаффель ЛМБ, Петерс А. Диабет 1 типа на протяжении всей жизни: заявление Американской диабетической ассоциации. Уход за диабетом 2014; 37: 2034–2054. DOI: 10.2337 / dc14-1140
6. Мортенсен Х. Б., Хаугард П., Свифт П., Хансен Л., Рейнхард В. и др. Новое определение периода частичной ремиссии у детей и подростков с диабетом 1 типа. Уход за диабетом 2009; 32 (8): 1384–1390
7. Мадху С.В., Джайн Р., Кант С., Пракаш В. Синдром Мориака: редкое осложнение сахарного диабета 1 типа. Indian J Endocrinol Metab 2013; 17: 764–765. DOI: 10.4103 / 2230-8210.113780
8. Центры по контролю и профилактике заболеваний. Калькулятор процентилей ИМТ для детей и подростков — английская версия. Доступно по адресу https://nccd.cdc.gov/dnpabmi/calculator.aspx . Доступ 11 февраля 2017 г.
9. Центры по контролю и профилактике заболеваний. О ИМТ детей и подростков. 2015. Доступно по адресу www.cdc.gov/healthyweight/assessing/bmi/childrens_bmi/about_childrens_bmi.html . Доступ 11 февраля 2017 г.
10. Шмидт С. Восприятие матерями самообслуживания у детей школьного возраста с диабетом. Am J Matern / Child Nurs 2003; 28: 362–370
11. Сильверштейн Дж., Диб Л., Клингенсмит Дж., Грей М., Коупленд К. и др. Уход за детьми и подростками с сахарным диабетом 1 типа. Уход за диабетом 2005; 28: 186–212
12. Ким С., Гримм К.А., Мэй А.Л., Харрис Д.М., Киммонс Дж., Фольц Дж.Л. Стратегии для педиатров по увеличению потребления фруктов и овощей детьми. Ped Clin North Am 2011; 58: 1439–1453. DOI: http://dx.doi.org/10.1016/j.pcl.2011.09.011
13. Янг В., Эйзер С., Джонсон Б., Бриерли С., Эптон Т. и др. Проблемы питания у подростков с диабетом 1 типа: систематический обзор с метаанализом. Diabet Med 2013; 30: 189–198
14. Ветхингтон Х., Пэн Л., Шерри Б. Связь экранного времени, телевидения в спальне и ожирения среди молодежи школьного возраста: Национальное исследование здоровья детей 2007 года. J School Health 2013; 83: 573–581
15.Деннисон Б., Эрб Т., Дженкинс П. Просмотр телевидения и телевидение в спальне связано с риском избыточного веса среди детей дошкольного возраста с низким доходом. Педиатрия 2002; 109: 1028–1035
16. Фоули Л., Цзян И., Ни Мурчу К., Джулл А., Прапавессис Х, Роджерс А., Мэддисон Р. Влияние активных видеоигр по этнической принадлежности, полу и физической форме: анализ подгрупп из рандомизированного контролируемого исследования. Int J Behav Nutr Phys Act 2014; 11:46. DOI: http://dx.doi.org/10.1186/1479-5868-11-46
17.Малик Ф.С., Таплин С.Е. Инсулинотерапия у детей и подростков с сахарным диабетом 1 типа. Детские препараты 2014; 16: 141–150
18. Fischl AH, Schumacher CA. Переходный уход. В Искусство и наука самоуправления диабетом . Mensing C., Ed. Чикаго, Американская ассоциация преподавателей диабета, 2014 г.
19. Хельгесон В.С., Рейнольдс К.А., Симинерио Л., Эскобар О., Беккер Д. Распределение ответственности родителей и подростков за самопомощь при диабете: связи с результатами для здоровья. J Pediatr Psychol 2008; 33: 497–508
20. Grunberger G, Abelseth J, Bailey TS, Bode BW, Handelsman Y, et al. Заявление о консенсусе Американской ассоциации клинических эндокринологов / Американского колледжа эндокринологии Целевой группы по управлению инсулиновой помпой. Endoc Pract 2014; 20: 463–489
21. Джонс К., Арсланян С., Петерокова В., Парк Дж., Томлинсон М. Эффект метформина у педиатрических пациентов с диабетом 2 типа: рандомизированное контролируемое исследование. Уход за диабетом 2002; 25: 89–94
22.Lucidarme N, Alberti C, Zaccaria I, Claude, E, Tubiana-Rufi N. Тестирование в альтернативных местах надежно у детей и подростков с диабетом 1 типа, за исключением предплечья для выявления гипогликемии. Уход за диабетом 2005; 28: 710–711. DOI: 10.2337 / diacare.28.3.710
23. Американская диабетическая ассоциация. Уход за диабетом в школе и детских садах. Уход за диабетом 2014; 37 (Приложение 1): S91 – S96 . DOI: 10.2337 / dc14-S091
24. Национальная программа обучения диабету. Помощь студенту в достижении успеха с диабетом: Руководство для школьного персонала . Bethesda, MD, Министерство здравоохранения и социальных служб США, 2010 г. Доступно по адресу http://ndep.nih.gov/media/NDEP61_SchoolGuide_4c_508.pdf. Доступ 11 февраля 2017 г.
25. Американская диабетическая ассоциация. Стандарты медицинской помощи при сахарном диабете — 2015: дети и подростки. Уход за диабетом 2015; 38 (Приложение 1): S70 – S76. DOI: 10.2337 / dc15-S014
26. Барнард К., Томас С., Ройл П., Нойес К., Во Н.Страх гипогликемии у родителей маленьких детей с диабетом 1 типа: систематический обзор. BMC Pediatric 2010; 10: 50. DOI: 10.1186 / 1471-2431-10-50. Доступно по телефону www.biomedcentral.com/1471-2431/10/50 . Доступ 11 февраля 2017 г.
27. Сиафарикас А., Джонстон Р.Дж., Булсара М.К., О’Лири П., Джонс, Т.В., Дэвис Е.А. Ранняя потеря ответа глюкагона на гипогликемию у подростков с диабетом 1 типа. Уход за диабетом 2012; 35: 1757–1762
28. Группа изучения детской сети (DirecNet).Нарушение ночной контррегулирующей гормональной реакции на спонтанную гипогликемию у детей с диабетом 1 типа. Детский диабет 2007; 8: 199–205
29. Исследовательская группа «Контроль диабета и его осложнений / Эпидемиология вмешательств и осложнений диабета» (DCCT / EDIC). Долгосрочное влияние диабета и его лечения на когнитивные функции. New Engl J Med 2007; 356: 1842–1852
30. Данеман Д. Смертность от диабета: взгляд педиатра (редакция). Уход за диабетом 2001; 24: 801–802
31. Группа по постоянному мониторингу уровня глюкозы в Фонде исследований ювенильного диабета. Длительная ночная гипогликемия часто встречается в течение 12 месяцев непрерывного мониторинга уровня глюкозы у детей и взрослых с диабетом 1 типа. Уход за диабетом 2010; 33: 1004–1008
32. Blasetti A, Chiuri RM, Tocco AM, DiGiulio C, Mattei PA, et al. Влияние повторяющейся тяжелой гипогликемии на когнитивные функции у детей с диабетом 1 типа: метаанализ. J Детский Neurol 2011; 26: 1383–1391 . DOI: 10.1177 / 0883073811406730
33. Американская диабетическая ассоциация. Диабет и вождение автомобиля. Уход за диабетом 2013; 36: S80 – S85
34. Американская диабетическая ассоциация. Вождение. 2013. Доступно по адресу www.diabetes.org/living-with-diabetes/parents-and-kids/everyday-life/driving.html . Доступ 11 февраля 2017 г.
35. Хеймонд М., Шрейнер Б. Использование глюкагона в мини-дозах у детей с надвигающейся гипогликемией. Уход за диабетом 2001; 24: 643–645
36. Эли Лилли. Глюкагон для инъекций [информация для врача]. Индианаполис, Индиана, 19 сентября 2012 г.
37. Макфарлейн К. Обзор диабетического кетоацидоза у детей. Педиатр Nurs 2011; 23: 14–19
38. Рэндалл Л., Бегович Дж., Хадсон М., Смайли Д., Пэн Л. и др. Рецидивирующий диабетический кетоацидоз у городских меньшинств: поведенческие, социально-экономические и психосоциальные факторы. Уход за диабетом 2011; 34: 1891–1896.DOI: 10.2337 / dc11-0701
39. Саларди С., Порта М, Мальтони Дж., Рубби Ф., Ровере С. и др. Сахарный диабет 1 типа у младенцев и детей ясельного возраста: осложнения после 20 лет жизни. Уход за диабетом 2012; 35 (4): 829–833 . DOI: 10.2337 / dc11-1489
40. West NA, Hamman RF, Mayer-Davis EJ, D’Agostino RB, Marcovina SM, et al. Факторы риска сердечно-сосудистых заболеваний среди молодежи с диабетом 2 типа и без него: различия и возможные механизмы. Уход за диабетом 2009; 32: 175–180.DOI: 10.2337 / dc08-1442
41. Кармина Э., Оберфилд ЮВ, Лобо РА. Диагностика синдрома поликистозных яичников у подростков. Am J Obstet Gynecol 2010; 203: 201e1–201e5. DOI: 10.1016 / j.ajog.2010.03.008
42. Лоус Л., Грегори Дж., Лайн П. Недавно диагностированный детский диабет: психосоциальный переход для родителей? J Adv Nurs 2005; 50: 253–261
43. Нокофф Н., Реверс М. Патогенез диабета 1 типа: уроки естествознания лиц из группы высокого риска. Ann NY Acad Sci 2013; 1281: 1–15. DOI: 10.1111 / nyas.12021
44. Андерсон Б. Психосоциальная помощь молодым людям с диабетом. Детский диабет 2009; 10 (Дополнение 13): 3–8. DOI: 10.1111 / j.1399-5448.2009.00608.x
45. Американская диабетическая ассоциация. Задачи по лечению диабета в школе: что нужно знать ключевому персоналу. Доступно по адресу http://www.diabetes.org/living-with-diabetes/parents-and-kids/diabetes-care-at-school/school-staff-trainings/diabetes-care-tasks.html . Доступ 11 февраля 2017 г.
46. Американская диабетическая ассоциация. Ведение диабета в детских лагерях для больных сахарным диабетом. Уход за диабетом 2012; 35 (Приложение 1): S72 – S75 . DOI: 10.2337 / dc12-s072
47. Шиллинг Л., Кнафл К., Грей М. Изменение моделей самоуправления у молодежи с диабетом I типа. J Pediatr Nurs 2006; 21: 412–424
48. Джеффри А.Н., Меткалф Б.С., Хоскинг Дж., Стритер А.Дж., Висс Д.Л. и др. Возраст до стадии: инсулинорезистентность повышается до наступления половой зрелости: 9-летнее продольное исследование (EarlyBird 26). Уход за диабетом 2012; 35: 536–541. DOI: 10.2337 / dc11-1281
49. Пейрот М, Рубин Р.Р., Крюгер Д.Ф., Трэвис Л.Б. Корреляты пропуска инъекции инсулина. Уход за диабетом 2010; 33: 240–245
50. Виттемор Р., Язер С., Чао А., Джанг М., Грей М. Психологический опыт родителей детей с диабетом 1 типа: систематический обзор смешанных исследований. Diabetes Educ 2012; 38: 562–579. DOI: 10.1177 / 0145721712445216
51. Андерсон Б., Маккей С.Препятствия для контроля гликемии у молодежи с диабетом 1 и 2 типа. Детский диабет 2011; 12 (3pt1): 197–205
52. Полонский В. Диабетическое выгорание: что делать, если больше не выдержишь . Александрия, Вирджиния, Американская диабетическая ассоциация, 1999 г.
53. Серлахиус А., Нортам Э., Фриденберг Э., Камерон Ф. Адаптация общей программы навыков совладания с подростками с диабетом 1 типа: качественное исследование. J Health Psychol 2011; 17: 313–323
54.Грей М. Тренинг навыков совладания для подростков с диабетом. Диабет Спектр 2011; 24: 70–75 . DOI: 10.2337 / diaspect.24.2.70
55. Eng DS, Lee JM. Мобильные приложения здравоохранения для диабета и эндокринологии: обещание и опасность? Детский диабет 2013; 14: 231–238. DOI: 10.1111 / pedi.12034
56. Марковиц Дж. Т., Харрингтон К. Р., Лаффель ЛКМ. Технологии для оптимизации лечения и результатов лечения детского диабета. Curr Diabetes Rep 2013; 13: 877–885.DOI: http://dx.doi.org/10.1007/s11892-013-0419-3
57. Министерство здравоохранения и социальных служб США, Управление по санитарному надзору за качеством пищевых продуктов и медикаментов. Мобильные медицинские приложения: руководство для сотрудников промышленности и Управления по санитарному надзору за качеством пищевых продуктов и медикаментов. 9 февраля 2015 г. Доступно по адресу www.fda.gov/downloads/MedicalDevices/…/UCM263366.pdf . Доступ 11 февраля 2017 г.
58. Марковиц Дж. Т., Кузино Т., Франко Д. Л., Шульц А. Т., Трант М., Роджерс Р., Лаффель ЛКМ. Обмен текстовыми сообщениями для подростков и молодых людей с диабетом. J Diabetes Sci Technol 2014; 8: 1029–1034. DOI: 10.1177 / 1
6814540130
59. Toscos TR, Ponder SW, Anderson BJ, Davidson MB, Lee ML, Montemayor-Gonzalez E, Retyes P, Link E, McMahon KL. Внедрение автоматизированной системы управления диабетом в семейное ведение детей с диабетом 1 типа. Уход за диабетом 2012; 35: 498–502. DOI: 10.2337 / dc11-1597
60. Догерти Дж. П., Липман Т.Х., Хьямс С., Монтгомери К.А. Телемедицина для подростков с сахарным диабетом 1 типа. West J Nurs Res 2014; 36: 1199–1221. DOI: 10.1177 / 01939458387
61. Шихи С., Коэн Г.Р., Оуэн К. Самостоятельное управление диабетом у детей и молодых людей с помощью технологий и приложений для смартфонов. Curr Diabetes Ред. 2014; 10: 298-301
62. Cafazzo JA, Casselman M, Hamming N, Katzman DK, Palmert MR. Дизайн приложения мобильного здравоохранения для самостоятельного ведения подростков с диабетом 1 типа: пилотное исследование. J Med Internet Res 2012; 14: e70. DOI: 10.2196 / jmir.2058
63. Кирван М., Ванделанотте С., Феннинг А., Дункан М.Дж. Смартфонное приложение для самоконтроля диабета для взрослых с диабетом 1 типа: рандомизированное контролируемое исследование. J Med Internet Res 2013; 15: e235. DOI: 10.2196 / jmir.2588
64. Борт-Роиг Дж., Гилсон Н.Д., Пуч-Рибера А., Контрерас Р.С., Трост С.Г. Измерение физической активности и влияние на нее с помощью смартфонов: систематический обзор. Sports Med 2014; 44 (5): 671–686
65. Хейл К., Капра С., Бауэр Дж.Структура, помогающая медицинским работникам рекомендовать высококачественные приложения для поддержки самоконтроля хронических заболеваний: иллюстративная оценка приложений для диабета 2 типа. J Med Internet Res 2015; 3: e87. DOI: 10.2196 / mhealth.4532
66. Ристау Р.А., Ян Дж., Уайт-младший. Оценка и развитие мобильных приложений для диабетиков: ключевые факторы для специалистов здравоохранения, которые хотят направлять пациентов. Diabetes Spect 2013; 26: 211–215
67. Стоянов С.Р., Хидс Л., Кавана Д.Д., Зеленко О., Тьондронегоро Д., Мани М.Шкала оценки мобильных приложений: новый инструмент для оценки качества мобильных приложений для здоровья. J Med Internet Res mHealth uHealth 2015; 3: e27. DOI: 10.2196 / mhealth.3422
68. Приложения Neithercott T. Diabetes: 12 инструментов для оздоровления на ходу для вашего смартфона. Прогноз диабета Январь 2013 г. Доступно по адресу http://www.diabetesforecast.org/2013/jan/diabetes-apps.html . Доступ 11 февраля 2017 г.
69. Питерс А., Лаффель Л. Лечение диабета у молодых людей: рекомендации по переходу от педиатрических систем к взрослым системам лечения диабета. Уход за диабетом 2011; 34: 2477–2485
70. Вайсберг-Бенчелл Дж., Вольперт Х., Андерсон Б.Дж.. Переход от педиатрической помощи к уходу за взрослыми: новый подход к молодым людям постподросткового возраста с диабетом 1 типа. Уход за диабетом 2007; 30: 2441–2446
71. https://www.niddk.nih.gov/health-information/health-communication-programs/ndep/living-with-diabetes/youth-teens/transition-adult-health-care/planning-checklist/ Pages / Planningchecklist.aspx . Доступ 19 февраля 2017 г.
Взаимодействие с другими людьми
Клинические результаты сестринского вмешательства для детей с сахарным диабетом 2 типа на приверженность лечению
Научная статья — Биомедицинские исследования (2017) Том 28, Выпуск 15
Клинические результаты сестринского вмешательства у детей с сахарным диабетом 2 типа на приверженность лечению
Hezang Ba * , Xinxin Yu, Shuzhen Han, Lijuan Kang, Chuanwei Xu, Rongyan Xue и Mingyu Li
Отделение педиатрии, Народная больница Биньчжоу, Биньчжоу, Шаньдун, Китай
- * Автор для переписки:
- Хэцзан Ба
Педиатрическое отделение
Народная больница Биньчжоу
Биньчжоу, Шаньдун, Китайская Народная Республика
Принята к печати 13 июля 2017 г.
Аннотация
Цель: Наблюдать за эффектами медсестринского вмешательства у детей с сахарным диабетом 2 типа.
Методы: 90 детей с сахарным диабетом 2 типа случайным образом были разделены на контрольную и экспериментальную группы. Для детей контрольной группы применялись рутинные методы выхаживания. Детям опытной группы проводились сестринские вмешательства. Две группы были идентичны по количеству случаев, для каждой из которых количество случаев составляло 45. Влияние ухода изучались, соответственно, для обеих групп после кормления.
Результаты: Результаты показали, что дети в экспериментальной группе были явно лучше, чем дети в контрольной группе, включая соблюдение диеты, соблюдение режима акцизной терапии и соблюдение режима приема лекарств (P <0.05). Дети экспериментальной группы были более нормальными, чем дети контрольной группы, по глюкозе крови, липидам крови, артериальному давлению и массе тела (P <0,05). Дети и родители в экспериментальной группе были более удовлетворены качеством ухода, чем в контрольной группе (P <0,05).
Заключение: Очевидно, что приверженность детей к лечению сахарного диабета 2 типа может быть улучшена за счет активных и эффективных проектов сестринского вмешательства. Можно принести более высокую степень удовлетворения.Возможно широкое использование сестринского вмешательства.
Ключевые слова
Сестринское вмешательство, Сахарный диабет 2 типа, Соблюдение правил лечения, Дети.
Введение
Диабет — распространенное заболевание эндокринного обмена. Соответствующие данные и материалы после расследования показали, что показатель распространенности в мире снижается на 5%. Среди всех больных сахарным диабетом 2 типа 2% — дети.
Дети в возрасте от 3 до 13 лет, у которых есть бактерии, обычно становятся жертвами [1,2].Сахарный диабет 2 типа может привести к задержке роста детей. Кроме того, диабет может вызвать снижение иммунной функции, что снижает способность организма противостоять различным заболеваниям и еще больше увеличивает риск заболеваний.
Клиническая ситуация у детей различна по сравнению со взрослыми. Например, более слабая способность к самоконтролю и более низкий уровень соблюдения режима затрудняет получение детьми надлежащего лечения.
Следовательно, необходимо повысить приверженность детей к лечению сахарным диабетом 2 типа посредством эффективного медсестринского вмешательства.Учитывая это, данная статья направлена на наблюдение и анализ влияния медсестринского вмешательства на комплаентность детей с диабетом 2 типа.
Подробный отчет покажет содержание, как показано ниже [3-7].
Материалы и методы
Материалы
Объектами этого исследования были 90 детей с диабетом 2 типа, которые лечились в нашей народной больнице Биньчжоу с мая 2015 по 2017 год. Все они соответствовали диагностическим критериям диабета 2 типа Всемирной организации здравоохранения.Им было предоставлено право узнать правду о своем лечении, и они должны были подписать формальное информированное согласие нашей больницы. В этом случае была реализована случайная группировка. 90 пациентов были случайным образом разделены на 2 группы: контрольную и экспериментальную, по 45 случаев в каждой группе. Из них в экспериментальную группу вошли 25 мальчиков и 22 девочки в возрасте от 5 до 14 лет (в среднем 8,6 ± 1,2). В контрольной группе 23 мальчика и 22 девочки в возрасте от 6 до 16 лет (9.8 ± 1,3) в среднем. Обнаружена сопоставимость данных двух групп детей, P> 0,05.
Методы
В обеих контрольных группах проводился регулярный сестринский процесс, который включал в себя хороший базовый уход, пристальное наблюдение за жизненно важными показателями, активное общение с детьми и разрешение их депрессивных состояний в соответствии с их психологическим статусом. Регулярный сестринский процесс проводился как в контрольной, так и в экспериментальной группе, в то время как в экспериментальной группе одновременно добавлялось интегрированное сестринское вмешательство.Во-первых, основным вмешательством было санитарное просвещение, включая распространение знаний. Медперсонал должен строить теплые и гармоничные отношения с детьми и их семьями. Это сделало бы сервис заслуживающим доверия. Медсестрам нужно было помочь семьям детей больше узнать о диабете 2 типа и его лечении. Семьям следует знакомить с таким содержанием, как патогенез, методы лечения, эффективность лечения и проблемы лечения, чтобы они имели правильное представление о болезни.Кроме того, они могут улучшить свои способности к самообслуживанию и активно сотрудничать в процессе ухода и лечения. Более того, можно повысить приверженность детей грудному вскармливанию.
Во-вторых, еще одним вмешательством была психиатрическая помощь. Медсестрам следует обращать внимание на свое психологическое состояние при общении. Если у детей случался страх, раздражительность и плач, им нужно было комфортно общаться с ними с добрым отношением. Терпеливые и приемлемые беседы с детьми — хороший способ избавиться от негативных эмоций.В то же время медсестры должны полностью понимать крайности, гнев, тревожные эмоции и нежелательное настроение членов семьи. Активное общение и конкретное руководство помогли им последовать советам медперсонала. Также требовалось поощрение, чтобы сделать их психологически стойкими и помочь медсестрам повысить качество их ухода. Уверенность в борьбе с болезнью была очень важна.
В-третьих, усиление медикаментозного ухода было хорошей мерой. Медперсонал должен информировать семьи о подходящем времени и способах приема лекарств, а также о том, как контролировать уровень сахара в крови.Родители должны были вести подробный учет каждый раз после проверки уровня сахара в крови. Семьям настоятельно рекомендовали придерживаться длительного приема лекарств и вовремя делать подкожные инъекции инсулина, чтобы избежать повышения уровня глюкозы в крови и таких проблем, как кетоацидоз, из-за запоздалого употребления наркотиков.
В-четвертых, было принято диетическое питание. Для каждого ребенка был разработан особый и индивидуальный режим. Родители были проинформированы о важности правильного питания на протяжении всего процесса лечения. Основными принципами этой схемы были низкое содержание сахара, жира и натрия.Так как дети находились на стадии быстрого развития и роста, больше нуждались в питании, баланс питания должен быть достигнут, следуя советам диетологов и придерживаясь правильных диетических привычек. Благодаря правильному и регулярному диетическому питанию уровень глюкозы в крови у детей может поддерживаться на стабильном уровне.
В-пятых, была принята медицинская помощь. Научно-рациональная схема движений была сформулирована с учетом физического состояния детей. Следует отдавать приоритет любимым видам спорта детей.45 минут упражнений в день было достаточно для улучшения их физической формы и стабильности уровня глюкозы в крови. Родители должны были проверять и записывать уровень глюкозы в крови до и после упражнений, чтобы помочь казначею наблюдать за изменениями уровня глюкозы в крови.
В-шестых, экологический уход был проведен. Детям в больнице были созданы комфортные, чистые и аккуратные условия. В палатах была соответствующая температура, влажность и сквозняк.Его следует регулярно стерилизовать. Простыни и постельные принадлежности должны быть чистыми. Дети могли лечиться в комфортных условиях.
В-седьмых, сохранилось руководство по разгрузке. Медперсонал должен часто информировать родителей. Были необходимы такие заботы, как своевременный прием лекарств, здоровое питание, выполнение упражнений, тестирование и регистрация уровня глюкозы в крови. В течение 3 месяцев после выписки из больницы следует периодически опрашивать ребенка по телефону, чтобы изучить влияние семейной реабилитации на детей.
Результаты
Наблюдалось и сравнивалось соответствие двух групп детей, включая соблюдение диеты, выполнение упражнений, соблюдение лекарств. Измеряли нормальный уровень глюкозы в крови, нормальный уровень липидов в крови, нормальный уровень кровяного давления и нормальный показатель веса. Исследование степени удовлетворенности было проведено с помощью нашей самодельной анкеты по степени удовлетворенности медсестер. В анкете респонденты оценивали общую степень удовлетворенности уходом по шкале от 1 до 100.Результат «от 90 до 100» показал, что они очень довольны. От 70 до 89 указали, что они удовлетворены, а результат ниже 69 показал, что они не удовлетворены.
Научно-статистический метод
Статистическое программное обеспечение
SPSS21.0 использовалось для анализа и обработки данных, данные подсчета выражались как (n,%) с последующим критерием хи-квадрат, а данные измерений описывались как среднее ± стандартное отклонение с последующим t-критерием. Р <0,05 предполагал, что разница имела статистическую значимость.
Результаты
Сравнение комплаентности 2-х групп детей
Как показывает статистика в следующей таблице Таблица 1 , в экспериментальной группе было 40 детей (88,89%), соблюдающих диету, 38 (84,44%) детей, соблюдающих упражнения, и 44 (97,78%) детей, соблюдающих лечение. В контрольной группе 30 детей (66,67%) соблюдали диету, 28 (62,22%) выполняли упражнения и 32 (71,11%) принимали лекарства.По сравнению с контрольной группой, экспериментальная группа имеет более высокую комплаентность, P <0,05.
| Название групп | Количество дел | Соблюдение диеты | Упражнения | Соответствие лекарствам |
|---|---|---|---|---|
| Опытная группа | 45 | 40 (88,89) | 38 (84,44) | 44 (97,78) |
| Контрольная группа | 45 | 30 (66.67) | 28 (62,22) | 32 (71,11) |
| п | <0,05 | <0,05 | <0,05 |
Таблица 1. Сравнение комплаентности 2-х групп детей.
Сравнение соответствующих показателей 2-х групп детей
Как показывает статистика в следующей таблице Таблица 2 , результаты сравнения нормального уровня глюкозы в крови, нормального уровня липидов в крови, нормального уровня артериального давления и нормального уровня веса в 2 группах были: В опытной группе было 38 детей (84.44%) нормального уровня глюкозы крови, 36 (80,00%) детей нормального уровня липидов крови, 34 (75,56%) нормального артериального давления и 40 (88,89%) нормального веса. В контрольную группу вошли 30 детей (66,67%) с нормальным уровнем глюкозы в крови, 25 случаев (55,56%) с нормальными липидами крови, 28 случаев (62,22%) с нормальным артериальным давлением и 26 случаев (57,78%) с нормальным весом. По сравнению с контрольной группой, экспериментальная группа имела более высокий процент по каждому показателю, P <0,05.
| Название групп | Количество дел | Уровень глюкозы в крови нормальный | Нормальные липиды крови | Артериальное давление нормальное | Нормальный вес |
|---|---|---|---|---|---|
| Опытная группа | 45 | 38 (84.44) | 36 (80,00) | 34 (75,56) | 40 (88,89) |
| Контрольная группа | 45 | 30 (66,67) | 25 (55,56) | 28 (62,22) | 26 (57,78) |
| п | P <0,05 | P <0,05 | P <0,05 | P <0,05 |
Таблица 2. Сравнение уровня глюкозы, липидов крови, артериального давления и веса 2 групп детей.
Сравнение степени удовлетворенности сестринским уходом в 2 группах
Как показывает статистика в следующей таблице Таблица 3 , результат сравнения степени удовлетворенности медсестер в 2 группах показал, что экспериментальная группа имела более высокую степень удовлетворенности медсестрой, P <0,05.
| Название групп | Количество дел | Полностью доволен | Доволен | Неудовлетворительно | Общее удовлетворение |
|---|---|---|---|---|---|
| Опытная группа | 45 | 30 | 15 | 0 | 45 (100.00) |
| Контрольная группа | 45 | 20 | 17 | 8 | 37 (82,22) |
| п | <0,05 |
Таблица 3. Сравнение степени удовлетворенности сестринским уходом в 2 группах.
Обсуждение
С постоянным развитием экономики повысился уровень жизни людей, изменился их образ жизни и пищевые привычки, что способствовало росту ожирения у детей.Между тем, количество больных сахарным диабетом 2 типа резко увеличилось. Клинические симптомы диабета 2 типа разнообразны, например, много еды, много питья, значительная потеря веса, депрессия и усталость. Если своевременно не принять эффективные меры по лечению, очень высока вероятность возникновения многих осложнений, таких как инфекционные заболевания, поражения сосудов и отравление кетоацидозом, что напрямую влияет на жизнь, здоровье и безопасность пациента. В настоящее время медикаментозная терапия применяется в основном для лечения диабета 2 типа.Множество исследований и практический опыт показывают, что в период лечения наркозависимости следует проводить положительное и эффективное медсестринское вмешательство. Это повысит комплаентность детей к лечению, что позволит полностью оценить эффективность лекарств [8-15].
В этом исследовании группы применяли различные способы медсестринского ухода, чтобы изучить эффективные меры по улучшению соблюдения режима лечения диабетом 2 типа. Результаты показали, что исследовательская группа при внедрении комплексного плана сестринского ухода добилась лучших результатов.Комплексная программа сестринского вмешательства включает в себя уход за окружающей средой, пропаганду здоровья и просвещение, психологический уход, медикаментозный уход, физические упражнения и диетический уход и т. Д. В процессе ухода должны быть построены гармоничные отношения между медсестрами и пациентами, а также их семьями, и медсестры необходимы для облегчения негативных эмоций детей и их семьи, что помогает повысить приверженность лечению и уходу [16,17]. Необходимый уход за диетой и физическими упражнениями может помочь детям сформировать научные и разумные привычки, которые окажут важное влияние на здоровый рост детей в будущем.Таким образом, научный и психологический уход, руководство по лечению и уходу, диетический уход могут активно улучшать инсулинорезистентность у детей, повышая иммунную способность организма и достигая оптимального эффекта лечения за счет лучшего соблюдения режима лечения [18-20].
Заключение
Подводя итог, можно сказать, что позитивная и эффективная программа медсестринского вмешательства в отношении детей с сахарным диабетом 2 типа может способствовать улучшению соблюдения детьми режима лечения, получению более высокого уровня удовлетворенности медсестринским уходом, что способствует дальнейшему повышению качества и уровня ухода.В результате он достоин популяризации в клинической практике.
Список литературы
- Tan F, Bo L, Xie X. Влияние изобретения на медсестринское дело на соблюдение режима лечения детьми с эпилепсией. Med Equip 2016; 15: 154-155.
- Ли Х. Влияние и анализ изобретения в области ухода за больными на качество жизни, соблюдение режима лечения при беременности, связанной с диабетом. J PractGynecolEndocrinol 2016; 24: 119-120.
- Li J. Анализ влияния изобретений в области ухода за больными на комплаентность пациентов с диабетом 2 типа.Диабет Новый Свет 2016; 10: 157-158.
- Ji X. Влияние сестринского вмешательства на приверженность лечению пациентов с сахарным диабетом 2 типа. Диабет Новый Свет 2016; 26: 154-155.
- Yu YB, Xiong W, Cao YH. Концептуальная модель снижения рисков цепочки поставок: роль интеграции цепочки поставок и склонность организации к рискам. J Coastal Res 2015; 73: 95-98.
- Янг З.С., Львов Ю.З., Ли Х. Изменения почвенного органического углерода в почвенных агрегатах на разных стадиях опустынивания на песчаных землях Внутренней Монголии.J Coastal Res 2015; 73: 420-425.
- Цуй Ю. Анализ влияния семейных медсестер на соблюдение режима лечения и качество жизни детей с сахарным диабетом. Диабет Новый Свет 2016; 11: 141-142.
- Чжан Х, Чжан Л., Ву Л. Влияние семейных медсестер на соблюдение режима лечения и качество жизни детей с сахарным диабетом в детстве. J Clin Med Pract 2016; 20: 114-116.
- Ван Дж. Анализ влияния гуманизированного ухода за пациентами с сахарным диабетом.Журнал Public Med Forum 2016; 6: 1108-1109.
- Ян X. Сочетание количественного анализа данных дистанционного зондирования местных структур, несущих нефть / газ морской среды, и расчета структурной деформации и поля напряжений. J Coastal Res 2015; 73: 448-452.
- Лю Ю., Шен Ю. Влияние геометрических свойств трещины на тенденцию к ее распространению поверхностной трещины рельса при контактной усталости качения для портовых машин. J Coastal Res 2015; 73: 188-192.
- Чжоу В. Анализ влияния изобретений в области ухода за больными сахарным диабетом.Chin Med J Metallurg Industry 2015; 11: 730-731.
- Li L, Li Y. Влияние продолжающегося медсестринского изобретения на соблюдение режима лечения и клинические эффекты сахарного диабета среднего и пожилого возраста. Уход за народно-освободительной армией Дж. Чин 2015; 21: 74-76.
- Тиан Г. Анализ влияния изобретений в области ухода за детьми с сахарным диабетом 1 типа.J Qiqihar Univ Med 2015; 25: 2946-2947.
- Ма Ю. Исследование по прогнозированию сцепления натяжения швартовки и реакции на движение плавающего преобразователя приливной энергии с вертикальной осью.J Coastal Res 2015; 73: 496-504.
- Лю В. Обсуждение влияния изобретений в области ухода за больными на приверженность лечению детей с сахарным диабетом 1 типа. Диабет Новый Свет 2015; 10: 207-208.
- Лю X, Чжан И, Го Х. Обсуждение влияния изобретений в области ухода за больными на приверженность лечению детей с сахарным диабетом 1 типа. Диабет Новый Свет 2015; 20: 134.
- Yue Y. Анализ влияния систематического сестринского вмешательства на приверженность лечению пациентов с диабетом.Диабет Новый Свет 2015; 22: 16-17.
- Li J. Влияние и анализ изобретения для медсестер на соблюдение режима лечения при беременности, связанной с диабетом. Диабет Новый мир 2014; 30: 98.
- Wang Y, Zou Y. Влияние сестринского вмешательства на приверженность лечению и клиническую эффективность у детей с HFMD. World Notes Antibiotics 2012; 24: 274-276.
Сестринское дело при гипогликемии, причины, цели, стратегии лечения
Гипогликемия означает низкий уровень сахара в крови или уровень глюкозы в крови.Серьезность симптомов может показаться болезнью, но это не так. Гипогликемия является признаком серьезной проблемы со здоровьем.
В большинстве случаев это состояние возникает у пациентов с сахарным диабетом, зависимых от лекарств. Пациенты, принимающие пероральные гипогликемические средства, и инсулинозависимые пациенты подвержены риску гипогликемии. Гипогликемия также может возникнуть у людей без диабета. Это может быть связано с внезапным уменьшением количества потребляемой пищи или чрезмерным использованием энергии.
К счастью для некоторых, конфеты, еда или питье сока могут стать быстрым решением, но это применимо не во всех ситуациях.
Нормальный уровень глюкозы в капиллярной крови (CBG) составляет 70 миллиграммов на децилитр (мг / дл). Получение результата ниже 80 мг / дл считается гипогликемией.
Факторы, вызывающие гипогликемию
- Передозировка инсулином или пероральными гипогликемическими средствами
- Пропуск или слишком малое потребление пищи
- Напряженная деятельность или чрезмерная тренировка
- Дискомфорт желудочно-кишечного тракта, например тошнота, рвота или диарея
- Потребление алкоголя
- Плохо разработанная схема введения инсулина
- Липодистрофия в месте инъекции — снижение всасывания инсулина при введении
- Мальабсорбция e.г. целиакия
- Другое нераспознанное эндокринное заболевание, например, аддонсы
- Грудное вскармливание от матери-диабетика
Симптомы
CBG уровни ниже 80 мг / дл. Некоторые люди могут почувствовать указанные ниже симптомы.
- Путаница
- Головокружение
- Чувство шаткости
- Голод
- Головные боли
- Раздражительность
- Сердцебиение
- Сердце бьется; гоночный пульс
- Бледная кожа
- Обильное потоотделение
- Дрожь или тремор
- Сонливость
- Промежуток памяти
- Слабость мышц
- Беспокойство
При тяжелой гипогликемии уровни ниже 50 мг / дл влияют на функцию мозга.У пациента могут возникнуть следующие симптомы, в том числе:
- Плохая координация
- Невнятная речь
- Плохая концентрация
- Размытие зрения
- Онемение во рту и языке
- Онемение мышц
- Отключение
- Изъятия
- Кошмары или дурные сны
- Кома
Примечание. Пациенты с инсультом также имитируют некоторые симптомы.
Диагностика
- Уровень глюкозы в крови
- Уровни электролита
Профилактика гипогликемии
- Посоветовать пациенту избегать употребления алкогольных напитков вместе с антигипергликемическими препаратами
- Объясните пациенту различные лекарственные взаимодействия с антигипергликемическими препаратами.Следующие лекарства вызывают гипогликемию, связанную с лекарствами: проинструктируйте, что нельзя принимать аллопуринол, аспирин, пробенецид или варфарин с лекарствами от диабета.
- Попросите пациента регулярно контролировать уровень сахара в крови.
- Ознакомьте пациентов и их родственников с общими признаками и симптомами гипогликемии.
- Подчеркните преимущества правильного и своевременного питания. Объясните необходимость есть богатую углеводами пищу перед тренировкой.
- Если у вашего пациента в анамнезе была гипогликемия, посоветуйте им приготовить конфеты или шоколад в случае появления симптомов.
Доктор Эрик Берг — мануальный терапевт, специализирующийся на похудании с помощью диетических и естественных методов. Доктор Берг опубликовал серию видеоблогов о гипогликемии. Он заявляет, что не рекомендуется лечить гипогликемию леденцами, потому что это ухудшает состояние из-за цикла гипер-гипогликемии. Более подходящим решением будет долгосрочное решение, которое представляет собой изменение диеты на . В своем видео он также обсудил, что увеличение потребления белка с углеводами и овощами может способствовать достижению более долгосрочной цели по предотвращению гипогликемии.
Цели пациента
- Нарушение мыслительного процесса
Пациент будет…
- Распознавать изменения в мышлении / поведении
- Вербализировать понимание причинных факторов, когда это возможно
- Определить меры вмешательства для эффективного разрешения ситуации
- Продемонстрировать изменения в поведении / образе жизни для предотвращения / минимизации изменений ориентации
- Сохранять привычную ориентацию на реальность
- Риск нестабильного уровня глюкозы в крови
Пациент будет…
- Признать факторы, которые могут привести к нестабильному уровню глюкозы в крови
- Устное понимание потребностей тела и энергии
- Озвучить план изменения факторов для предотвращения / минимизации сдвигов в уровне глюкозы
- Поддерживать уровень глюкозы в удовлетворительном диапазоне
Медперсонал
- Оцените причинные или способствующие факторы, определив присутствующие факторы.
- Оценить степень обесценения.
- Проверьте текущий уровень глюкозы в крови.
- Пациентам в сознании с уровнем глюкозы в крови ниже 60 мг / дл давайте не менее 10-15 г быстрых простых углеводов, таких как 1 столовая ложка меда, 6 крекеров, полстакана сока или газировки.
- Пациентам, находящимся в бессознательном состоянии, и пациентам, которые не могут проглотить, вводят 50% глюкозы 50 мл внутривенно в соответствии с предписаниями.
- Повторите уровень глюкозы в крови пациента через 1 час.
- Наблюдает за жизненными показателями пациента.
- Забор крови на определение базовых электролитов.
- Получите полный анамнез пациента, включая последний прием алкоголя и лекарства.
Пошаговое лечение гипогликемии у взрослых Диаграмма
Стационарная группа по лечению диабета (EOC) Медицинского центра Лавлейс разработала протокол пошагового лечения гипогликемии у взрослых. На диаграмме показаны различные варианты и выбор лечения для достижения оптимального состояния здоровья пациента.
Гипогликемия — это симптом, который можно предотвратить. Знание факторов риска, протоколов неотложной помощи и контролируемого приема лекарств. Выучите наизусть признаки и симптомы гипогликемии вместе с пациентом и его родственниками. Раннее обнаружение, быстрое и точное лечение и профилактика обеспечат оптимальное здоровье пациента сейчас и в будущем.
Ссылки :
- medicinenet.com
- emedicinehealth.com
- medicalnewstoday.com
Комплексная оценка диабета
С увеличением статики людей с диабетом становится важным найти лучший подход к борьбе с болезнью. В этом задании будет обсуждаться, как целостная оценка является неотъемлемой частью индивидуального ухода. Сосредоточение внимания на исследовании случая Хлои, у которой недавно был диагностирован диабет 1 типа. Это задание структурировано таким образом, чтобы обсудить процесс ухода, модель ухода Оремса и два инструмента ухода, которые могут быть использованы для достижения благополучия Хлои, а также будут использованы соответствующие источники доказательств.Наконец, будет проведен рефлексивный анализ этого задания и связанный с наблюдаемой практикой.
Получите помощь с эссе по уходу
Если вам нужна помощь в написании медсестринского эссе, наша профессиональная служба написания медсестер всегда готова помочь!
Узнать больше
Согласно Standing 2011, сестринский процесс был разработан в США в 1970-х годах. Постоянно определяя сестринский процесс как систематический и непрерывный цикл решения проблем, направленный на индивидуальный уход.Аналогичным образом Альфаро-ЛеФевр 2010 указал, что процесс ухода состоит из пяти взаимосвязанных этапов, которые являются циклическими. Эти шаги включали оценку, диагностику, планирование, реализацию и оценку. Они перекрывают друг друга и могут подвергаться переоценке на постоянной основе. Медсестринский процесс дополняет то, что делает мультидисциплинарная команда, фокусируясь на различных элементах лечения.
Холл и Ричи (2009) назвали оценку первым шагом в сестринском процессе. Оценка пациента — это шаги, предпринимаемые для удовлетворения психических, физических, социальных, культурных, духовных и личных потребностей пациента, а также для определения желаний пациента в отношении имеющихся вариантов или вариантов (Howatson-Jones et al 2012).Там для Хлои необходимо оценить эти потребности, и ее пожелания будут определены в зависимости от имеющихся вариантов. Предполагается, что пациенты несут ответственность за принятие решений о своем уходе, поэтому «без меня ничего не может быть принято» (Департамент здравоохранения, 2012 г.). Такой вид оценки называется личностно-ориентированным подходом или целостной оценкой пациента. Это означает, что медсестры должны учитывать все элементы, составляющие повседневную жизнь пациентов, включая членов семьи или друзей, повседневную деятельность, предпочтения и интересы.Поэтому Хлоя должна участвовать в принятии решений, она должна выбрать тот вариант, который ей подходит. В первоначальной оценке, когда Хлоя посетила медсестру, она выбрала свою мать, чтобы сопровождать ее, чтобы она могла помочь ей понять, как жить с ее заболеванием. Второй этап сестринского процесса — это диагностика. Медсестры анализируют данные, собранные во время оценки, и определяют, предполагают ли они нормальные или ненормальные результаты (Timby 2013). Это проблема со здоровьем, которую можно предотвратить, уменьшить, решить или улучшить с помощью независимых медсестер.Большинство людей с диабетом также страдают сердечно-сосудистыми заболеваниями (Holt 2009). Поэтому у Хлои есть ряд факторов риска развития сердечно-сосудистых заболеваний. К ним относятся стресс и употребление алкоголя.
Третий шаг — планирование. Это процесс определения приоритетов медсестринских диагнозов и совместных проблем, определения измеримых целей, выбора соответствующих вмешательств и документирования плана ухода (Timby 2013). В случае с Хлоей ей нужно изменить свой образ жизни, то есть бросить пить и курить, одновременно изменив свою диету.Важно, чтобы она получала полноценное и сбалансированное питание. Другой план для Хлои — продолжать проверять уровень сахара в крови и вести дневник питания. Реализация — четвертый этап, который означает выполнение плана ухода. Это вовлекает мультидисциплинарную команду и клиентов. В этом случае медицинские заказы, а также заказы на медперсонал дополняют друг друга. Медсестра-специалист должна сыграть важную роль в том, чтобы Хлоя следовала плану ухода, обсужденному во время оценки.Семья также участвует в этом шаге, например, мать Хлои обещала помочь ей вести дневник питания.
Пятый и последний этап сестринского процесса — оценка. Медсестра оценивает прогресс в достижении результатов. План ухода может быть продолжен или прекращен в зависимости от результатов. На этом этапе в качестве медсестры основное внимание уделяется тому, чтобы выяснить, как Хлоя копирует с установленным для нее планом ухода. Весь процесс похож на цикл, потому что он продолжается, как уже упоминалось ранее в этом задании.Модель сестринского дела обеспечивает концептуальную основу, из которой вытекает деятельность. (Догерти и Листер, 2008 г.). Они также указали, что структурирование оценки пациентов важно для мониторинга успеха лечения и выявления появления новых проблем. Следовательно, если медсестры используют сестринскую модель для определения структуры процесса оценки, это гарантирует, что они сосредоточатся на соответствующих областях и с меньшей вероятностью упустят важные подсказки.
Рассмотрев различные модели ухода, модель ухода Орема показалась наиболее подходящей для оценки состояния Хлои, потому что Хлоя должна вести здоровый образ жизни.Следовательно, Хлою необходимо объяснить, что при диабете важно заботиться о себе, чтобы держать болезнь под контролем. Уильямс и Пикап (2004) указали, что существует по крайней мере четыре аспекта самопомощи для пациентов с диабетом. К ним относятся самоконтроль уровня глюкозы в крови, изменение питания в соответствии с ежедневными потребностями, корректировка дозы инсулина в соответствии с фактическими потребностями и регулярные упражнения. Известно, что на уход за собой влияют различные факторы, такие как эмоциональные аспекты, знания, физические навыки и самоэффективность, которые были перечислены как имеющие большое значение (Hall and Ritchie (2009)). В результате медсестрам необходимо собирать данные о здоровье Хлои. статус, требования к самообслуживанию и способность к самопомощи.
Хлое двадцать лет, она студентка третьего курса университета, учится на бакалавра в области бизнес-исследований. Хлоя живет в общей квартире с двумя друзьями, Софи и Кейт. Ее родители живут в Честере с восемнадцатилетним братом. Финансово она управляет своей студенческой ссудой и зарплатой на неполной ставке в местном баре. Хлое недавно диагностировали диабет 1 типа, она изо всех сил пытается понять, что это на самом деле означает и как диабет повлияет на ее повседневную жизнь.Хлоя очень беспокоится о диете, лекарствах и образе жизни и не уверена в своем будущем в университете.
Существует ряд осложнений диабета, которые необходимо лечить с помощью Хлои. Большинство людей с диабетом также страдают сердечно-сосудистыми заболеваниями (Holt 2009). Поэтому у Хлои есть ряд факторов риска развития сердечно-сосудистых заболеваний. К ним относятся стресс и употребление алкоголя. Диабет также влияет на глаза, поэтому сетчатку следует проверять ежегодно. Уильямс и Пикап (2004) подчеркнули, что регулярное обследование глаз у пациентов с диабетом является очень точным и должно включать измерение остроты зрения с помощью таблицы Снеллена.Тест на микроскопическое количество альбумина (протеина) в моче следует проверять ежегодно. Электрокардиограмму следует делать каждые 5 лет. Также они будут проверять / контролировать любые раны, поскольку они будут медленнее заживать, если диабет не находится под контролем. При каждом посещении врача следует проверять нижнюю часть ступней, так как невропатия может привести к образованию волдырей или язв на ступнях, которые могут остаться незамеченными пациентом.
Целостная оценка учитывает все аспекты жизни людей, факторы, которые на них влияют, и степень их независимости в этих областях.Хокли и Кларк 2002, цитируемые в Hayes and Llewellyn 2010, определили целостную помощь как взаимосвязь между биологическими, психологическими и социальными факторами. Способность успешно контролировать диабетиков в основном зависит от системы поддержки пациента и ее способности справиться с хроническим заболеванием (Brewer 2012). Итак, Хлое нужны ее семья, друзья и многопрофильная команда, чтобы помочь ей справиться с этим заболеванием. Цели диабетической оценки включают оценку общего физического, эмоционального и психического состояния пациента; определение статуса гликемического контроля; и оценка возможных осложнений диабета и начало лечения.Ей нужно заново откалибровать свою личность и принять это состояние. Направление ее в сети социальной поддержки поможет ей восстановить уверенность в себе и разработать стратегии выживания. В случае с Хлоей ее необходимо направить к медсестре, специализирующейся на диабете, которая предоставит поддержку и совет по введению инсулина. Перед началом введения инсулина Хлоя должна проверить уровень сахара в крови и записать его.
Уокер и Роджерс (2004) указали, что однократные измерения уровня глюкозы в крови малопригодны при типе 1 из-за непредсказуемых колебаний уровня глюкозы в крови в течение дня.В результате при оценке Хлои будет использоваться таблица мониторинга глюкозы в крови. Эта диаграмма предназначена для мониторинга уровня глюкозы в крови четыре раза в день. Эта диаграмма также помогает команде разработать стратегии управления тем, как пациент справляется с различными приемами пищи. Например, используя эту таблицу, врач сможет назначить правильную дозу инсулина в зависимости от записи.
По словам Уокера и Роджерса (2004), питание — это большая часть лечения диабета, о которой пациент должен знать. Рекомендуется здоровый образ жизни, то есть сбалансированное количество различных питательных веществ, таких как углеводы, жиры, белки, а также клетчатки, витаминов и минералов.Например, у людей с диабетом есть по крайней мере одно дополнительное соображение, касающееся их пищевых потребностей, и это вопрос о том, как уровень сахара в крови будет реагировать на различное питание. Хлое необходимо оценить питание, чтобы контролировать свое состояние. Будет использоваться универсальный инструмент для выявления недоедания. Этот инструмент состоит из пяти шагов, ведущих к планированию ухода. Этот инструмент помогает медсестрам понять и выявить пациентов, которым грозит истощение. Также будет отмечена потеря веса. Хлои нужно правильно питаться и избегать ожирения, поскольку это один из факторов, способствующих этому заболеванию.
Holt (2009), говорит, что психосоциальные факторы являются наиболее важными факторами, влияющими на лечение и лечение диабета. Психологическая поддержка часто не имеет достаточных ресурсов и неадекватна как взрослым, так и детям с диабетом. Лечащий врач должен стремиться к эмоциональному благополучию как часть повседневного лечения диабета. Медсестра также должна обеспечить, чтобы психологическая оценка и лечение были включены в повседневный уход, вместо того, чтобы ждать, чтобы выявить и справиться с ухудшением психологического статуса после того, как оно произошло.В настоящее время доказано, что удовлетворение психологических потребностей положительно влияет на исходы диабета, включая снижение уровня гликозилированного гемоглобина, сопутствующую депрессию и систолическое артериальное давление. Это также подразумевает Хлою, которая, кажется, находится в стрессе.
Внимательное питание может помочь вам установить здоровые отношения с едой. Это требует, чтобы вы честно взглянули на то, как вы в настоящее время рассматриваете еду и процесс приема пищи. Хотя принципы осознанного питания просты для понимания, их применение может оказаться сложной задачей.С какими препятствиями вы сталкиваетесь, применяя принципы осознанного питания, чтобы…
Жизнь с диабетом 1 типа — это проблема. Не проходит и дня, чтобы вам не приходилось задумываться о том, что вы едите, когда едите, как активность или ее недостаток повлияет на ваш уровень сахара в крови и сколько инсулина вам нужно в данный момент. И это только основные элементы управления. Какие аспекты лечения диабета вы считаете наиболее сложными?…
Проверка уровня сахара (глюкозы) в крови — единственный способ достоверно узнать, какой у вас уровень сахара в крови в любой момент времени.К счастью, сейчас у нас есть много небольших карманных устройств для мониторинга уровня глюкозы в крови, для которых требуется только очень маленький образец крови.
Рефлексия — это хороший способ оглянуться на ситуацию, внимательно изучить ее и затем использовать новые знания, чтобы помочь вам в подобных ситуациях в будущем. Модель Джонса (2004) будет использована для анализа этого задания и увязана с наблюдаемой практикой. Модель Джонса состоит из пяти стадий, составляющих цикл размышлений (Holland, Roberts, 2013).Как студентка медсестры, я буду использовать заголовки из модели Джонса, чтобы структурировать свои мысли относительно сестринской практики, чтобы обрести уверенность.
Связывание оценки Хлоес с опытом, полученным на практике. Я отметил, что целостный подход помогает гарантировать, что вмешательства будут адаптированы к человеку, а не только к его состоянию. Для оценки Хлои использовался подход, ориентированный на пациента, который включал все аспекты жизни, что было полезно на практике, поскольку я применил тот же принцип.
Оценка окружающей среды перед началом процедуры и обеспечение надлежащего доступа к пациенту поможет улучшить практику.Получение согласия пациента перед началом процедуры осуществляется в соответствии с Кодексом медсестер и акушерок (2008). В настоящее время я работаю в гастро / респираторном отделении, где у нескольких пациентов диагностируют диабет. Я также узнал, что стероиды также могут вызывать повышение уровня сахара в крови, поэтому необходимо контролировать уровень сахара в крови. Прежде чем им сообщили о диагнозе, они сделали случайное измерение уровня глюкозы в крови и оглядывались назад, и меня больше всего разочаровывает то, что большинство из них не понимают, зачем это делается.Поэтому перед выпиской их направляют к медсестре, специализирующейся на диабете, которая поддерживает и консультирует их по таким факторам, как образ жизни, питание, контроль уровня глюкозы в крови и лекарства. Такая же ситуация была и в случае с Хлоус, ей нужно было разъяснить, почему она должна контролировать уровень сахара в крови, поэтому она была на приеме к медсестре, куда она пошла вместе со своей матерью, которая была там, чтобы помочь ей понять ее состояние. На практике некоторые пациенты не получали достаточной поддержки со стороны своих семей, поэтому их снова госпитализировали в течение нескольких дней после выписки.В ближайшем будущем я позабочусь о том, чтобы все последующие меры были организованы до выписки любого пациента.
В заключение своего эссе, навык целостной оценки жизненно важен для медсестер, поскольку мы не всегда можем полагаться только на диагноз врачей, но необходимо учитывать другие факторы в жизни пациентов. Я также понял, что разные обстоятельства могут влиять на показания глюкозы в крови. Я чувствую, что приобрел навык обучения, я очень беспокоился об этом навыке, но практика облегчает.Чем больше будет сделано записей уровня глюкозы в крови, тем легче команде и пациенту контролировать свое состояние. Я также узнал, что различные факторы могут влиять на уровень глюкозы в крови, например, если пациент ест много и не ест регулярно, это может привести к повышению уровня глюкозы в крови. Это также вселило в меня уверенность в себе и в пациентах, за которыми я ухаживаю.
Каталожные номера
Альфаро-ЛеФевр, Р. (2010) Применение сестринского процесса. Инструмент критического мышления.Гонконг: Вольтерс Клувер | Липпикотт Уильямс и Уилкинс.
Брюэр, С. (2012) Преодоление диабета: Полная программа дополнительного здравоохранения, Лондон: Watkins Publishing.
Догерти, Л. и Листер, С. (2008) Руководство по клиническим сестринским процедурам Королевской больницы Марсдена. (Студенческое издание). Лондон: Вили-Блэквелл.
Джордж, Дж. Б. (2011). Теории сестринского дела. База профессиональной сестринской практики. (6 th edition) Нью-Джерси: Pearson Education: Нью-Джерси.
Холл К. и Ричи Д. (2009) Что такое сестринское дело? Изучение теории и практики. Корнуолл: Обучение имеет значение Ltd.
Холт П. (2009) Диабет в больнице: практический подход для специалистов здравоохранения. Лондон: Вили-Блэквелл.
Холт, Р. И. Кокрам, К. С. Фливбьерг, А. Гольдштейн, Б. Дж. (2010) Учебник по диабету. (4 -е издание ). Западный Сассекс: Вили-Блэквелл.
Ховатсон-Джонс, Л. Стэндинг, М. и Робертс, С. (2012) Оценка пациентов и планирование ухода в сестринском деле.Лондон: SAGE Publication Ltd.
Стэндинг, М. (2011) Клинические суждения и принятие решений для студентов-медсестер. Эксетер: Learning Matters Ltd.
Стрэнг, У. Р. (2011) Физиология человека Вандера: механизмы функции тела. (12 th Edition) Нью-Йорк, США: McGraw-Hill Companies.
Тимби, Б. К. (2013) Фундаментальные сестринские навыки и концепции. (10 -е издание ). Филадельфия, Пенсильвания: Уолтерс Клувер | Липпикотт Уильямс и Уилкинс.
Уокер, Р. и Роджерс, Дж.(2004) Диабет: Практическое руководство по управлению своим здоровьем, Лондон: Дорлинг Киндерсли Лимитед.
Уильямс, Г. и Пикап, Дж. К. (2004). Справочник по диабету. (3 -е издание ) Лондон: Blackwell Publishing.
Целевая группа IDF по клиническим руководствам. Глобальное руководство по диабету 2 типа. Брюссель: Международная федерация диабета; 2005. (Online) (цитировано 25 сентября 2012 г.). Доступно по URL: http://www.idf.org/webdata/docs/IDF%20GGT2D.pdf.
Документы / Стандарты / nmcTheCodeStandardsofConductPerformanceAndEthicsForNursesAndMidwives_TextVersion.http: //www.nmc
Кодекс профессионального поведения NMC: стандарты поведения, производительности и
Этика. Веб-сайт Совета медсестер и акушерок www.nmc-uk.org.
Основанные на фактах рекомендации по питанию для профилактики и лечения диабета (май 2011 г.) http://www.diabetes.org.uk/nutrition-guidelines (по состоянию на 6 мая 2014 г.)
Сестринский диагноз диабета | Диагностический список медсестер Нанда
Пациент с диабетом должен быть полностью образован и осведомлен о диагнозе медсестер для диабета ; это наиболее часто встречающееся заболевание или симптом у большинства людей в наше время.Это состояние, которое возникает у человека из-за высокого уровня сахара в крови или из-за того, что клетки в организме не реагируют должным образом на инсулин, и иногда обе упомянутые причины могут быть причиной диабета у человека. .
Диабеты по своей природе подразделяются на разные типы; Первый из них наиболее распространен, когда инсулин, необходимый для правильного функционирования организма, не вырабатывается в достаточной степени, и в таком состоянии у человека может быть диагностирован диабет.Другой тип диабета связан с тем, что организм человека вообще не может вырабатывать инсулин, однако эти состояния имеют профилактическое лекарство, доступное на рынке в виде инъекций инсулина, но люди с этим заболеванием должны быть особенно осторожны в том, что они едят и что они делают. Лицо, ставящее диагноз диабета, должен тщательно контролировать свое здоровье и пищевые привычки, поскольку это состояние может серьезно повлиять на правильное функционирование организма;
Как диабет мешает повседневной деятельности человека:
• Первый признак диабетика — повышенный уровень артериального давления в организме; человек может легко впасть в состояние гипертонии, если не принять надлежащих профилактических мер.
• Из-за этого заболевания нарушается нормальное повседневное функционирование человека, больной диабетом испытывает слабое зрение и может развить проблемы со слухом.
• Дезориентация кожи — еще один симптом, который наблюдается у человека, который находится в состоянии диабета.
• Самая большая угроза диабета — это сердце человека. На работу сердца влияет увеличение уровня глюкозы в крови, вызывающее нерегулярное сердцебиение.
• Человек, страдающий диабетом, с большей вероятностью попадет в ситуации депрессии и тревоги, чем нормальный человек.
Нерегулярные пищевые привычки, нарушение режима сна и отсутствие физических упражнений являются наиболее частыми наблюдаемыми причинами, которые вызывают этот симптом в современном современном образе жизни, но, как и при других вредных медицинских состояниях, в области медицины доступны эффективные методы диагностики диабета. через надлежащее медицинское обследование человек может узнать об этом заболевании, а с помощью некоторых простых профилактических мер можно успешно бороться и подавлять это заболевание.
Как контролировать и предотвратить диабет:
• Инъекции инсулина, доступные во всех медицинских центрах, помогают людям вводить необходимое количество инсулина пациентам, чей организм не способен вырабатывать необходимое количество инсулина.
• Необходимо постоянно следить за весом, ожирение является основной причиной этого состояния среди людей, организму требуются правильные питательные вещества для элегантного функционирования, и эти питательные вещества нельзя заменять нездоровой пищей.
• В медицинских центрах доступны эффективные таблетки, которые не имеют побочных эффектов и дают хорошие результаты для организма. После надлежащей консультации с врачами эти таблетки можно включить в ежедневный прием.
• Следует уделять больше внимания потреблению свежих продуктов домашнего приготовления, чтобы контролировать уровень сахара в организме.
Уход при диабете:
Что такое диабет?
Диабет — это хроническое заболевание, требующее пожизненного ухода, характеризующееся повышенным уровнем глюкозы (сахара) в крови выше нормы.Сахар вместе с жирами используется как источник энергии. Чтобы использовать его, вашему организму нужен инсулин — гормон, вырабатываемый поджелудочной железой. При дефиците инсулина, то есть когда он не секретируется или его не хватает в необходимом количестве, появляется диабет, повышающий уровень сахара в крови.
Диабет — распространенное заболевание, сегодня в мире насчитывается 140 миллионов диабетиков. По оценкам, в Испании их около 2 миллионов, но половина из них не знает, что они есть.
Типы диабета:
Существует два основных типа диабета:
Диабет I типа
Инсулин
Диабет I типа встречается в основном у детей и молодежи и в целом у людей младше 30 лет.Начало внезапное, с очень яркими симптомами. Заметное уменьшение появления симптомов.
Представляет от 10 до 15% всех форм диабета. P? Nceras не производят инсулин, поэтому его необходимо вводить.
Диабет II типа
Нет инсулинозависимости
Сахарный диабет II типа возникает у людей старше 40 лет. Начало проявляется медленно и постепенно незаметно, и может остаться незамеченным. Cursa geralmente при ожирении и похудании часто отсутствует, когда появляется.
Это наиболее распространенная форма диабета, на которую приходится более 85% случаев.
Поджелудочная железа все еще вырабатывает инсулин, но в недостаточном количестве, так как вначале она может справиться с режимом и противодиабетическими таблетками.
Симптомы диабета:
Характерные симптомы диабета
1. — Больше мочи (полиурия): Избыток сахара выводится почками, затягивая большое количество воды для его растворения, поэтому больше мочи к.э.
2. — Много пить (полидипсия): для компенсации потери жидкости.
3. — Разбавление: без сахара сжигает жир и снижает вес.
4. — Повышенный аппетит (полифагия): чем больше вы едите, тем выше уровень в крови.
5. — Усталость
Вторичные симптомы
— Общий зуд половых органов.
— Склонность к кожным инфекциям (паронихия, фурункулы).
— Задержка заживления ран.
— Инфекции десен.
— Расшатывание зубов.
— Боль и покалывание в конечностях.
— Изменения зрения.
Лечение инсулином:
Большинство пациентов достигли хорошего контроля только с помощью диеты или с добавлением пероральных антидиабетических средств. Треть инсулина нужна для полной компенсации.
Быстрое действие:
Имеет кристаллический вид, начинает действовать через полчаса после инъекции и длится 6-8 часов.
Перед употреблением флакон встряхивать не нужно.
Время задержки:
Его действие более медленное, но более продолжительное, достигается за счет добавления замедляющих веществ, которые придают ему его промежуточное действие, действует через 2 часа после инъекции и длится от 12 до 24 часов.
Препарат длительного действия начинает действовать через 2-3 часа, а действие наступает через 24-36 часов.
Необходимо встряхнуть флакон, аккуратно вращая ладонями, для гомогенизации продукта.
Техника введения инсулина:
Инъекцию следует проводить после полной загрузки шприца. Перед тем как очистить кожу тампоном со спиртом. Большим и указательным пальцами левой руки сожмите кожу и подкожную клетчатку, образуя складку, в которую игла вводится перпендикулярно или немного под углом.Подкожная инъекция вводится в жир под кожей.
Перед инъекцией убедитесь, что мы не прокололи кровеносный сосуд, осторожно потянув за поршень, и убедитесь, что в шприце нет крови.
Инсулин нужно вводить каждый раз в другое место, это предотвращает затвердевание и вздутие.
Местами инъекций являются переднебоковые внешние стороны бедер, внешняя сторона рук, ягодиц и передняя часть живота.
Медсестры должны обучать правильной технике и объяснять, что она должна быть нормальной и избавиться от страхов и забот.
Диабетическая диета:
Диета для диабетиков — это основа лечения диабета, которую должны соблюдать все пациенты, получая компенсацию более чем у трети диабетиков.
Не все продукты питания одинаково повышают уровень сахара в крови, поскольку диета предназначена для достижения оптимального веса, нормального развития детей и поддержания уровня сахара в крови как можно ближе к норме.
Баланс в рационе питательных компонентов продуктов питания необходим любому человеку:
Углеводы производят энергию (4 грамма калорий).Он содержится в основном в таких продуктах, как злаки, бобовые, картофель и различные фрукты.
Жиры производят много энергии, в основном это масло, маргарин, сливочное масло, сало, шортенинг и т. Д.…
Белки служат в основном для формирования тканей, мускулов и т. Д. Животное получало в основном мясо, рыбу, яйца, молоко и рыбу. Те, что растительного происхождения, в основном содержатся в бобовых.
Витамины и минералы не имеют калорийности и поступают в основном через овощи, овощи и фрукты.
План питания: их количество будет зависеть от многих факторов, таких как возраст, пол, физическая активность и наличие или отсутствие лишнего веса.Обычно это диета 1500 Ккал. Состав непосредственных принципов должен быть следующим:
— От 50 до 60% углеводов.
— от 25 до 30% жира.
— 15% жира.
Следует избегать простых углеводов и простых сахаров. Белок должен быть не менее 50% животного происхождения. Жиры должны поступать из овощей пополам.
Рекомендуемое количество приемов пищи 6. Три основных приема пищи (завтрак, обед и ужин) и три промежуточных полудня и перед сном) во избежание резких изменений сахара.
Рекомендуются продукты, богатые клетчаткой, поскольку они помогают уменьшить колебания сахара, это рекомендуется для так называемых зерновых продуктов.
Особые диабетические продукты обычно не рекомендуются.
Им следует избегать сладких продуктов, таких как торты, выпечка, печенье и подслащенные сахарином.
Вы не должны употреблять алкоголь, потому что он дает калории и может нарушить баланс питания.
Безалкогольные напитки не рекомендуются из-за высокого содержания сахара.
Таблицы эквивалентности могут использовать пищу для изменения других.
Стандартное меню для диабетиков:
Завтрак:
1 чашка обезжиренного молока, отдельно или с кофе, чаем (без сахара, сахарина или бобов —
мякина)
1/2 куска хлеба с оливковым маслом, сыром или помидором.
Полдень:
1 фрукт.
Обед:
Блюдо из мяса или рыбы или овощное рагу / крупы / макароны
Сопровождение: салат или овощи или картофель (запеченный или отварной).
1/4 куска хлеба.
Нежирный йогурт, фрукты или сыр.
Закусочная:
1 фрукт.
1 обезжиренный йогурт или стакан обезжиренного молока.
Ужин:
Блюдо из мяса или рыбы или овощное рагу / крупы / макароны
Сопровождение: салат или овощи или картофель (запеченный или отварной).
1/4 куска хлеба.
Нежирный йогурт, фрукты или сыр.
Перед сном:
1 фрукт или 1 йогурт или 1 стакан обезжиренного молока.
Физические упражнения и диабет:
Упражнения, наряду с диетой и медикаментозным просвещением по диабету, являются одной из основ лечения.
Улучшенный гликемический контроль: упражнения вызывают снижение уровня глюкозы в крови, который используется мышцами в качестве источника энергии.
Способствует похуданию: на работе также потребляется мышечный жир и помогает бороться с ожирением.
Снижает риск сердечно-сосудистых заболеваний: при физической активности снижает уровень холестерина и других жиров и предотвращает сердечно-сосудистые заболевания.
Имеет положительный психологический эффект и повышает самооценку: дает чувство хорошей психофизики.
Упражнения необходимы при лечении диабета.
Людям с сахарным диабетом показаны физические упражнения, снижающие уровень глюкозы в крови и уменьшающие потребность в инсулине и пероральном приеме.
Людям с неконтролируемым диабетом (+ 300 мг / дл и / или наличие ацетона в моче) не рекомендуется, так как это увеличивает дисбаланс.
Рекомендаций на год:
Упражнения должны быть регулярными (ежедневно, с одинаковой интенсивностью и продолжительностью):
Они предотвращают совпадение максимального действия лекарства.Хорошее время — после еды.
Это должно быть сделано в соответствии с возрастом, физическим состоянием и состоянием здоровья человека.
После 40 перед тренировкой рекомендуется провести комплексное обследование сердечно-сосудистой системы.
Избегайте ситуаций:
— Повреждения крупных и мелких сосудов.
— Травмы нервов.
— Почки повреждены сетчаткой или развиты.
— Диабет декомпенсированный (+ 300 мг./ Dl)
— Характер спорта или упражнения, например:
— Скалолазание (опасность гипогликемии и потери сознания).
— Подводное плавание с аквалангом (из-за риска гипогликемии и потери сознания).
— Тем, кто представляет опасность травм (бокс).
— Высокая конкурентоспособность (чрезмерное эмоциональное напряжение).
Уход за ногами:
Пациенты с сахарным диабетом чаще других людей имеют проблемы со стопами.
Если у вас диабет, уход за ногами очень важен. Поскольку кровообращение в стопах ухудшается, нервы становятся menso чувствительными и более подвержены инфекциям.
Проблемы начинаются с любой небольшой травмы (ссадина, рана, трещина и т. Д.). Эти раны инфицированы. Инфицированные ткани воспаляются, требуя усиленного кровоснабжения, не всегда доступного из-за плохого кровообращения, и способствует распространению инфекции.
Уход за ногами:
— Ежедневно очищайте ноги теплой водой с мылом.Хорошо просушите их, не теряя, особенно между пальцами ног, не оставляя их влажными. Если у вас сухая и шелушащаяся кожа, используйте вазелин.
— Ежедневно следите за своими ногами, если вы заметили какие-то отклонения, проконсультируйтесь с врачом или медсестрой.
— Ногти должны быть чистыми и короткими, обрезать их по горизонтали, не торопясь по углам, лучше использовать липовые ножницы.
— Хорошо оберните ноги, используя тонкие шерстяные или хлопковые носки, которые меняются ежедневно.
— Используйте гибкую, удобную и хорошо подогнанную обувь.Убедитесь, что кончик широкий, чтобы не поцарапать. Если вы используете новую обувь, ее следует использовать постепенно, чтобы не натирать.
— Не ходите босиком или в сандалиях.
— Используйте средства для удаления натоптышей и мозолей, используйте ножницы или другие инструменты.
— Увеличьте масштаб до педалей и жаровен или примените грелку.
— Не используйте чулки, носки тоже сжимающие.
Диабет поддается контролю, и его можно предотвратить, если уделять телу надлежащий уход и внимание. Сестринская диагностика диабета становится легкой, если человек заботится о собственном здоровье.
Уход за учащимися с диабетом в школах: часто задаваемые вопросы
Уход за учащимися с диабетом в школах: часто задаваемые вопросы
ДОЭ от А до Я:
А Б В
D E F
G H I
J K L
M N O
P Q R
S T U
V W X
Y Z #
Руководство по уходу за учащимися с диабетом в школьных условиях
Уход за учащимися с диабетом в школах: часто задаваемые вопросы
Версия для печати (PDF)
- Когда закон вступит в силу?
Закон подписан 1 октября 2009 г. и вступает в силу 29 января 2010 г. - Распространяется ли закон на негосударственные школы или программы для детей младшего возраста?
Нет. Закон определяет школу как начальную или среднюю государственную школу, расположенную на территории штата. - Кто координирует лечение диабета в школе?
Закон требует, чтобы школьная медсестра координировала оказание помощи при диабете в этой школе. Школьная медсестра разрабатывает индивидуальный план медицинского обслуживания (IHP) и план неотложной медицинской помощи (IEHP), регулярно общается с учащимся, родителями / опекунами и медицинским персоналом и документирует уход. - Почему закон требует индивидуального плана медицинского обслуживания (IHP) и плана неотложной медицинской помощи (IEHP)?
IHP и IEHP разрабатываются школьной медсестрой по согласованию с родителем / опекуном и другими соответствующими медицинскими специалистами, чтобы установить набор процедурных руководств и указаний по уходу за учащимся, страдающим диабетом, в школе или в школе. деятельность. - Какая информация должна быть включена в IHP / IEHP?
Закон гласит, что каждый индивидуальный план медицинского обслуживания (IHP) должен включать, а каждый индивидуальный план неотложной медицинской помощи может включать следующую информацию:
- симптомы гипогликемии и рекомендованное лечение;
- симптомы гипергликемии и рекомендованное лечение;
- частота измерения уровня глюкозы в крови;
- письменных предписаний от терапевта студента или медсестры продвинутой практики с указанием дозировки и показаний для введения инсулина и глюкагона, если это необходимо;
- время приема пищи и перекусов и показания к перекусам с упражнениями;
- полное участие в физических упражнениях и занятиях спортом, а также любые противопоказания или приспособления;
- помещений для экскурсий, внеклассных мероприятий, вечеринок и других мероприятий, связанных со школой;
- медицинских и лечебных проблем, которые могут повлиять на образовательный процесс этого студента; и,
- , как поддерживать связь между родителями, поставщиками медицинских услуг и школьным персоналом.
- Как часто нужно обновлять IHP / IEHP?
Закон требует, чтобы родители / опекуны ежегодно предоставляли совету по образованию письменное разрешение на оказание помощи при диабете. Школьная медсестра обязана обновлять IHP / IEHP перед началом каждого учебного года и, при необходимости, учитывать любые изменения в состоянии здоровья учащегося. - Можно ли разрешить учащемуся самостоятельно управлять своим диабетом во время учебы в школе?
Да.Родители / опекуны студента и поставщики медицинских услуг должны предоставить разрешение на самообслуживание и включить письменное свидетельство врача или медсестры продвинутого уровня о том, что студент способен и был проинструктирован в отношении лечения и лечения своего диабета. - Как закон определяет самоуправление?
Как предусмотрено в программе IHP учащегося, учащемуся разрешается заниматься руководством и заботой по мере необходимости в классе, в любой части школы или на территории, а также на любых мероприятиях, связанных со школой.Самоконтроль может включать определение уровня глюкозы в крови, введение инсулина и лечение гипогликемии или гипергликемии. Для самоуправления требуется письменное разрешение от родителя / опекуна студента и врача или медсестры продвинутого уровня. - Разрешено ли студентам иметь при себе медицинское оборудование, такое как шприцы и лекарства?
Да. Закон гласит, что владение и использование шприцев, соответствующих целям лечения диабета, не считается нарушением применимых законодательных и нормативных актов. - Означает ли это, что учащийся может проводить тестирование на глюкозу или вводить инсулин в классе? А как насчет патогенов, передающихся с кровью? Что, если это расстроит других студентов или сотрудников?
Студенты, считающиеся достаточно ответственными и получившие разрешение от своих медицинских работников, могут безопасно и незаметно проводить мониторинг уровня глюкозы в крови и делать инъекции инсулина в любых условиях. Учащиеся должны быть обучены безопасной утилизации медицинских отходов, включая ланцеты и иглы.Студенты также должны быть обучены мыть стол или прилавок после тестирования (например, использовать специальные салфетки для очистки области, использовать одноразовый лоток для медицинского оборудования, которое может содержать кровь). Если учащиеся или школьный персонал недовольны этими процедурами, происходящими в классе, школа должна предпринять шаги, чтобы обучить их лечению диабета. - Следует ли разрешать студентам-диабетикам есть или пить в классах?
Время приема пищи, количество еды и качество питательных веществ в пище — главные составляющие лечения диабета.IHP / IEHP студента должны изложить план питания при диабете и любые потребности в дополнительных перекусах, связанных с упражнениями. Учащемуся, страдающему диабетом, может потребоваться доступ к закускам и воде в классе, и он сможет сделать это ненавязчиво. Студентам с диабетом могут потребоваться такие приспособления и во время академических экзаменов. Разрешение такого доступа менее разрушительно и гарантирует, что учащийся не пропустит занятия в классе. Родители / опекуны должны предоставить готовый запас закусок, которые можно есть спокойно, с минимальной подготовкой или беспорядком, и которые можно безопасно хранить или носить с собой в течение учебного дня.Ни в коем случае нельзя отказываться от еды / закусок из-за дисциплины или отсутствия оплаты за школьное питание. - Следует ли студентам с диабетом заниматься физкультурой или заниматься спортом?
Да. Физические упражнения — важная часть лечения диабета. Особые условия для занятий физкультурой и спортом должны быть указаны в IHP / IEHP студента. В общем, ребенку следует разрешить проверять уровень сахара в крови до, во время и после тренировки.Студентам может потребоваться поесть перед интенсивными упражнениями, а также могут потребоваться дополнительные перекусы для предотвращения низкого уровня сахара в крови. Студентам может потребоваться дополнительная вода, особенно в жаркую погоду. Тренеры и учителя физкультуры должны хорошо знать состояние здоровья ребенка, признаки и симптомы гипогликемии и соответствующие методы лечения. - Что делать, если школьная медсестра выходит из здания и возникает диабетическая ситуация?
Закон разрешает школьной медсестре назначить, после консультации с советом по образованию, дополнительных сотрудников школьного округа, которые добровольно будут вводить глюкагон ученику, страдающему тяжелой гипогликемией (низким уровнем сахара в крови), когда медсестра физически отсутствует.Это может произойти, когда медсестра отсутствует в здании или когда медсестра отсутствует, например, на организованном школой мероприятии после школы, ночью, летом или по выходным. - Какую подготовку должен пройти подготовленный делегат?
Глюкагон — это жизненно важный гормон, повышающий уровень глюкозы в крови. Поскольку глюкагон вводится путем инъекции, добровольцы должны быть обучены распознавать признаки и симптомы гипогликемии, а также смешивать, извлекать и вводить лекарство в руку, бедро или ягодицу студента.Рекомендуется, чтобы обученные делегаты также имели сертификат CPR-AED. - Как часто нужно проводить это обучение?
В законе не указано, как часто должны проводиться тренировки. Однако недавно обученным волонтерам могут потребоваться ежемесячные практические занятия, чтобы они чувствовали себя комфортно при выполнении процедуры. Кроме того, закон требует, чтобы школьная медсестра обновляла IHP / IEHP учащегося в начале каждого учебного года и, при необходимости, учитывала любые изменения в состоянии здоровья учащегося.Таким образом, обученный делегат должен быть проинформирован о любых изменениях в уходе за учащимся не реже одного раза в год в рамках обновления школьной медсестрой IHP / IEHP, и чаще, если состояние здоровья учащегося меняется, требуя внесения изменений в план ухода. Поскольку школьная медсестра делегирует эту неотложную задачу, медсестра должна оценить навыки добровольца и уровень комфорта с процедурой и соответствующим образом задокументировать. - Может ли школьный работник быть обученным делегатом?
Нет.В законе прямо говорится, что человек должен быть волонтером. Закон требует, чтобы школьная медсестра назначила, после консультации с окружным советом по образованию, сотрудников, которых можно обучить применению глюкагона в экстренных случаях. Назначенный сотрудник должен продемонстрировать навыки обращения с диабетической неотложной помощью, включая введение инъекции и оказание поддерживающей помощи до прибытия службы скорой медицинской помощи для транспортировки и последующего ухода. - Может ли школьный работник нести ответственность за любой уход или помощь, предоставляемые в соответствии с этим законом?
Ни один школьный служащий, включая школьную медсестру, водителя автобуса, помощника автобуса или другое должностное лицо или агента совета по образованию, не несет ответственности за любое добросовестное действие или бездействие в соответствии с положениями этого закона, а также за какие-либо действия в Нью-Джерси Совет по медсестринскому делу штата обвиняет школьную медсестру в любом таком действии, предпринятом лицом, добросовестно обученным (обученным делегатом) школьной медсестрой в соответствии с законом. - Могут ли лицензированные спортивные тренеры выступать в качестве волонтеров?
Да, в законе указывается, что если спортивный тренер станет волонтером в соответствии с положениями этого закона, это не будет являться нарушением лицензии. Однако, поскольку введение глюкагона не входит в компетенцию спортивного тренера, он / она должен пройти те же тренировки, что и любой другой доброволец. - Что должны делать школы, чтобы обучать весь школьный персонал диабету?
Школьной медсестре рекомендуется предоставить общий обзор диабета всем сотрудникам и провести более детальное обучение для тех, кто, скорее всего, будет нести ответственность или наблюдать за учащимся с диабетом.Темы должны включать гипогликемию и гипергликемию, а также время обращения за помощью. Персонал, работающий с программами, спонсируемыми школой, вне обычного школьного дня, такой как тренеры, спортивные тренеры, консультанты клубов, поставщики услуг послешкольного ухода и другие лица, ответственные за наблюдение за учениками, должны быть включены в тренинг. Закон также требует от школ вывешивать справочные листы, в которых указаны признаки и симптомы гипогликемии у учащихся с диабетом. Образец справочного листа можно найти на веб-сайте отдела по адресу http: // www.nj.gov/education/edsupport/diabetes/qrh.pdf. - Как закон регулирует передачу конфиденциальной медицинской информации?
Школьная медсестра должна получить разрешение от родителя / опекуна, чтобы разрешить обмен медицинской информацией между врачом ученика или медсестрой продвинутой практики и другими поставщиками медицинских услуг. Разрешение также разрешает школьной медсестре при необходимости делиться медицинской информацией с другим школьным персоналом. - Как водителям автобусов следует обращаться в экстренных случаях диабетиков?
Закон требует, чтобы водители автобусов, которые перевозят учащихся с диабетом, уведомлялись о состоянии учащегося, о том, как лечить гипогликемию, к кому обращаться в чрезвычайной ситуации, и о контактных данных родителей. Координаторы школьного округа по транспорту должны быть включены в любой тренинг по лечению диабета, поскольку координатор несет ответственность за обеспечение того, чтобы водители автобусов, будь то контрактники или сотрудники округа, соблюдали требования этого закона. - Может ли школьная медсестра принять изменения в дозировке инсулина ребенку от родителей / опекунов?
Нет. Изменения в дозировке учащегося должны быть включены в IHP / IEHP, и изменения должны быть санкционированы лечащим врачом ребенка или медсестрой продвинутого уровня. - Какие ресурсы доступны, чтобы помочь школам выполнить этот закон?
Департамент образования Нью-Джерси разработал или адаптировал материалы, чтобы помочь школам соответствовать требованиям этого нового закона.В дополнение к этому часто задаваемому вопросу на веб-сайте департамента можно найти примеры PowerPoint по законодательству и применению глюкагона. Он также включает «Действия для школьного персонала», в которых излагаются обязанности администраторов, школьного персонала и родителей. В сотрудничестве с Американской диабетической ассоциацией департамент рассылает каждому школьному округу и чартерной школе копию документа «Задачи по лечению диабета в школах: что необходимо знать ключевому персоналу» . Этот комплект включает 13 модулей Power Point и DVD-диск с видеофрагментами, дополняющими слайды Power Point.Дополнительные инструменты, доступные на веб-сайте департамента, будут включать образцы IHP / IEHP, справочные листы и ссылки на обучающие видео. - В настоящее время в нашем округе нет студентов с диабетом. Как мы должны подготовиться к такой возможности и какие расходы может ожидать округ?
Даже если в списке нет студентов с диабетом, весь персонал может получить базовый обзор диабета на рабочем дне или на собрании преподавателей.Поскольку модули ADA представляют собой слайды и видеоролики Power Point, школьный персонал может просматривать их со своего настольного компьютера или даже дома на персональном компьютере. Если зачислится студент, страдающий диабетом, базовую подготовку можно легко расширить, включив в него информацию для конкретного студента. Для школ с учащимися с диабетом в списках округов, возможно, потребуется рассмотреть возможные расходы на обучение делегатов, доступ к глюкагону в экстренных случаях для тех учащихся, которые не могут носить с собой лекарства, расходы делегата на посещение специальных мероприятий вне школьного дня, таких как экскурсии или спортивные соревнования, а также тренировка по CPR-AED, если того требует округ для всех делегатов. - Что произойдет, если школьная медсестра или представитель не будет присутствовать в течение учебного дня или для всех мероприятий, спонсируемых школой?
N.J.A.C. 6A: 16-1.4 требует, чтобы окружные советы по образованию разработали и приняли письменные правила и процедуры, касающиеся ухода за любым учеником, который получил травму или заболел во время учебы в школе или во время участия в спонсируемых школой мероприятиях.



 Нужно правильно понимать, что у каждого человека должна быть собственная история болезни, в которую вносятся все анализы и записываются наблюдения и выводы по поводу состояния здоровья пациента. В данном случае еще один важный момент, для которого проводится сестринский процесс при сахарном диабете – сбор информации о больном, так как это тоже помогает составить точную картину проблемы.
Нужно правильно понимать, что у каждого человека должна быть собственная история болезни, в которую вносятся все анализы и записываются наблюдения и выводы по поводу состояния здоровья пациента. В данном случае еще один важный момент, для которого проводится сестринский процесс при сахарном диабете – сбор информации о больном, так как это тоже помогает составить точную картину проблемы. Стадии такого рода уже требуют проведения профилактических и психологических мероприятий, включая также работу с близкими родственниками.
Стадии такого рода уже требуют проведения профилактических и психологических мероприятий, включая также работу с близкими родственниками.

 В процессе амбулаторного лечения берутся анализы и регулярные контрольные осмотры.
В процессе амбулаторного лечения берутся анализы и регулярные контрольные осмотры.

 3 случая на 100 000 человеко-лет.
3 случая на 100 000 человеко-лет.

 Хотя это состояние может присутствовать до появления симптомов гипергликемии или как отдельный симптом гипергликемии, оно часто распознается только ретроспективно.
Хотя это состояние может присутствовать до появления симптомов гипергликемии или как отдельный симптом гипергликемии, оно часто распознается только ретроспективно.




 связано с недостаточным потреблением калорий для удовлетворения потребностей роста и развития и неспособностью организма использовать питательные вещества.
связано с недостаточным потреблением калорий для удовлетворения потребностей роста и развития и неспособностью организма использовать питательные вещества.



 г., глютеновая болезнь, заболевание щитовидной железы)
г., глютеновая болезнь, заболевание щитовидной железы) 0–7,2 ммоль / л)
0–7,2 ммоль / л)