Легочное кровотечение, причины, симптомы, неотложная помощь.
Легочное кровотечение это выделение крови в просвет бронхов с последующим ее откашливанием. Помимо легочного кровотечения, выделяют еще так называемое кровохарканье, т. е. выделение небольшого количества крови во время кашля. В ряде случаев – в виде отдельных прожилок в мокроте. Само понятие «легочное кровотечение» подразумевает выделение существенно большего объема крови (свыше 50 мл в сутки). Иногда бывает, что кровохарканье является предвестником достаточно обильного легочного кровотечения.
Кровохарканье возникает, как правило, у людей с хроническими заболеваниями легких (туберкулез и т. д.). Небольшие отхождения крови возможны после проведения биопсии, а также хирургических вмешательств в органы дыхательной системы – в таких случаях это является нормой. Причинами кровотечения могут быть разрывы кровеносных сосудов (крупных или мелких) слизистой оболочки бронхов или легочной ткани, а также разрывы аневризм (истонченных участков стенок) близлежащих более крупных кровеносных сосудов.
Вероятно также попадание крови в бронхи посредством диапедеза, при котором форменные элементы крови выходят сквозь неповрежденные стенки сосудов. Диапедез развивается при застое крови в легких, повышении проницаемости стенок кровеносных сосудов, а также при изменении свойств крови. К числу наиболее частых причин развития легочных кровотечений относятся хронический бронхит, пневмония, бронхоэктатическая болезнь, кисты, абсцессы и опухоли органов дыхательной системы, а также и достаточно распространенный в последнее время туберкулез легких.
Нередко легочное кровотечение развивается также на фоне тромбоэмболии ветвей легочной артерии и инфаркта легкого, при инородных телах в дыхательных путях. Происходит травмирование ткани и кровеносных сосудов органов дыхательной системы. Существенно реже легочные кровотечения отмечаются при гемосидерозе (заболевании, связанном с нарушением обмена железа), а также синдроме Гудпасчера (сочетанном поражении легких и почек).
Не исключена возможность развития легочного кровотечения при отеке легких, а также пороках сердца и инфарктах миокарда, что объясняется повышением давления в малом круге кровообращения. Наиболее массивное (профузное) кровотечение открывается после прорыва в просвет бронхов аневризмы аорты. К сравнительно редко встречающимся причинам развития легочного кровотечения относятся заболевания сосудов органов дыхательной системы (варикозное расширение вен) или нарушения свертываемости крови (геморрагические диатезы).
Наиболее массивное (профузное) кровотечение открывается после прорыва в просвет бронхов аневризмы аорты. К сравнительно редко встречающимся причинам развития легочного кровотечения относятся заболевания сосудов органов дыхательной системы (варикозное расширение вен) или нарушения свертываемости крови (геморрагические диатезы).
Больной, как уже упоминалось, может отхаркивать кровь в чистом виде или с мокротой в качестве примеси. Легочное кровотечение иногда начинается с появления пенистой розовой мокроты. Легочные кровотечения подразделяются в соответствии с объемом выделенной крови на :
– Малое легочное кровотечение, кровопотеря до 100 мл/сутки.
– Среднее легочное кровотечение, кровопотеря 100–500 мл/сутки.
– Большое легочное кровотечение (профузное), кровопотеря от 500 мл/сутки и выше.
При наличии профузного легочного кровотечения в нижних отделах легких при выслушивании определяются разнокалиберные влажные хрипы. Кожные покровы таких пациентов имеют бледный оттенок и покрыты холодным потом. Пульс у них частый, малого наполнения и слабого напряжения, а артериальное давление резко падает. Таким образом, налицо развития коллаптоидного состояния, обусловленного кровопотерей. Даже после остановки значительного кровотечения мокрота может быть еще несколько дней окрашена кровью. Следует учитывать, что оценка массивности кровотечения всегда приблизительна, поскольку часть крови способна попадать в желудок.
Пульс у них частый, малого наполнения и слабого напряжения, а артериальное давление резко падает. Таким образом, налицо развития коллаптоидного состояния, обусловленного кровопотерей. Даже после остановки значительного кровотечения мокрота может быть еще несколько дней окрашена кровью. Следует учитывать, что оценка массивности кровотечения всегда приблизительна, поскольку часть крови способна попадать в желудок.
Пациент с легочным кровотечением нуждается в срочной госпитализации, по возможности – в специализированное пульмонологическое отделение. Исключение составляет кровохарканье, когда прожилки крови могут отмечаться в мокроте больного годами. Это уже вопрос лечения хронического поражения легких. Список неотложных мер, которые доступно предпринять при легочном кровотечении, довольно ограничен.
Пациенту необходимо придать полусидячее положение и обеспечить полный покой. Излишнее волнение и двигательное беспокойство способны стать причиной усиления кровотечения. Нужно разъяснить больному, что сдерживать кашель не следует. Напротив, кровь из дыхательных путей требуется активно отхаркивать. Даже при профузном кровотечении кровопотеря представляет меньшую опасность для жизни, нежели попадание крови в другие бронхи и в легкие, так как результатом может стать развитие аспирационной пневмонии или удушья.
Напротив, кровь из дыхательных путей требуется активно отхаркивать. Даже при профузном кровотечении кровопотеря представляет меньшую опасность для жизни, нежели попадание крови в другие бронхи и в легкие, так как результатом может стать развитие аспирационной пневмонии или удушья.
Если кровотечение сильное, рекомендуется наложить на конечности больного жгуты для уменьшения кровопотери и объема крови в центральном русле. По мере возможности следует начать введение свежезамороженной плазмы крови (внутривенно капельно) в количестве 150–200 мл. Для остановки кровотечения также вводят внутривенно аминокапроновую кислоту (до 100 мл 5 % раствора), внутривенно струйно – 5–10 мл 10 % раствора кальция хлорида.
Если выделение крови незначительно, то внутримышечно проводится инъекция 1 мл 1 % раствора викасола, 1 мл 5 % раствора аскорбиновой кислоты (витамина С), а внутрь дают 0,02 г рутина. При повышенном артериальном давлении его следует снизить посредством внутривенного струйного введения 8–10 мл 0,5 % раствора дибазола. В особенно тяжелых случаях рекомендуется внутривенное капельное введение 5 % раствора пентамина в объеме до 0,8 мл.
В особенно тяжелых случаях рекомендуется внутривенное капельное введение 5 % раствора пентамина в объеме до 0,8 мл.
Если бронхиальная проходимость самостоятельно не восстанавливается в процессе кашля, кровь необходимо отсасывать посредством введенного в дыхательные пути катетера. Эту манипуляцию могут выполнить медработники «скорой помощи» при наличии отсоса. В условиях больницы более эффективно сделать это с помощью бронхоскопа. Бронхоскопия позволяет параллельно провести откачивание крови из бронхов и временное тампонирование кровоточащего участка бронха.
Бронхоспазм, который сопутствует кровотечению и нарушению проходимости бронхов, ликвидируют посредством введения М-холинолитиков – 0,1 % раствора атропина сульфата по 0,5–1 мл подкожно и Я-адреномиметиков для ингаляционного введения (сульфата орципреналина, салбутамола, фенотерола). При удушье надо незамедлительно прибегнуть к экстренному введению в трахею дыхательной трубки, отсасыванию крови и проведению искусственной вентиляции легких.
В условиях стационара нередко приходится применять хирургические методы устранения легочного кровотечения. С целью установления причины, вызвавшей легочное кровотечение, проводят сбор сведений о больном и рентгенологическое исследование дыхательной системы.
По материалам книги «Быстрая помощь в экстренных ситуациях».
Кашин С.П.
Статьи схожей тематики:
- Травмы мягких тканей, мышц, сухожилий, связок, хрящей и суставных сумок, алгоритм действий, обследование, лечение травмы мягких тканей в полевых условиях, возможные осложнения.
- Травмы кисти, стопы и голеностопа, алгоритм действий, анамнез и обследование, лечение травмы кисти, стопы и голеностопа в полевых условиях, возможные осложнения.
- Пневмония, воспаление легких, причины заболевания, стадии и симптомы, осложнения, первая помощь и лечение пневмонии.

- Переломы и вывихи конечностей, алгоритм действий, анамнез и обследование, лечение переломов и вывихов в полевых условиях, возможные осложнения.
- Бронхит, воспаление бронхов, бронхиолит, причины болезни, стадии и симптомы, осложнения, первая помощь и лечение бронхита.
- Травмы таза и бедер, алгоритм действий, анамнез и обследование, рессорный тест, возможность лечения травм таза и бедер в полевых условиях, возможные осложнения.
Неотложная помощь при кровохарканьи | Неотложная помощь
- Подробности
- Категория: Неотложная помощь
Кровохарканье (легочное кровотечение) — выделение крови с кашлем, как правило, с мокротой. Причиной кровохарканья и легочного кровотечения могут быть болезни верхних дыхательных путей (телеангиэктазия и др.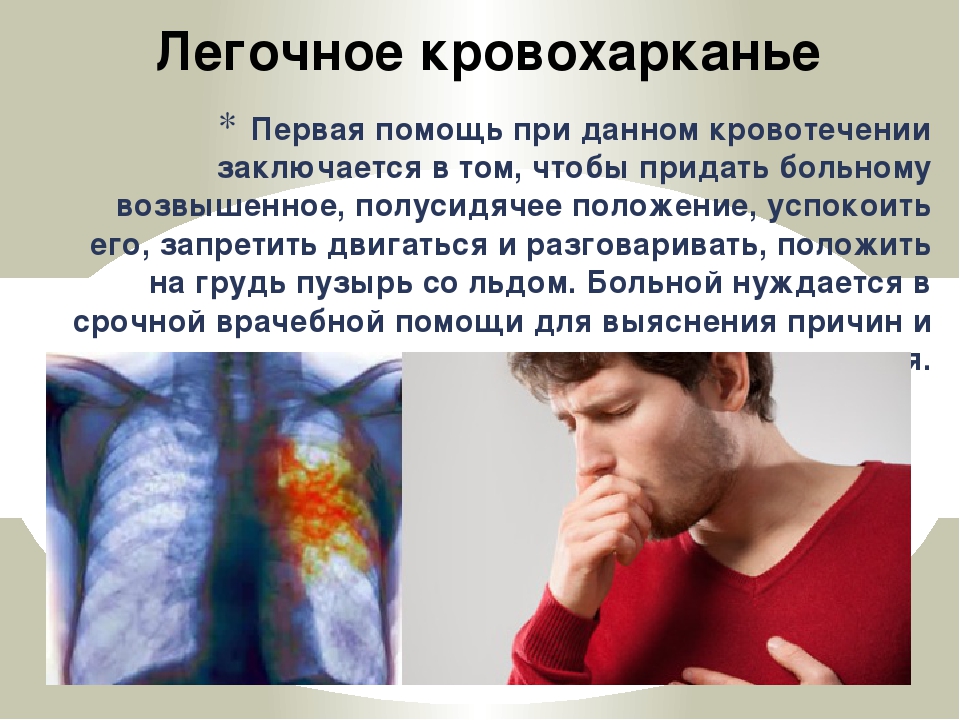 ), болезни трахеи и бронхов (бронхит, бронхоэктазия опухоль бронха), болезни легких (туберкулез, пневмония абсцесс, паразитарные болезни, профессиональные болезни), болезни сердечно-сосудистой системы (митральный стеноз, инфаркт легкого, аневризма аорты).
), болезни трахеи и бронхов (бронхит, бронхоэктазия опухоль бронха), болезни легких (туберкулез, пневмония абсцесс, паразитарные болезни, профессиональные болезни), болезни сердечно-сосудистой системы (митральный стеноз, инфаркт легкого, аневризма аорты).
Сравнительные характеристики симптомов при легочном и желудочном кровотечениях
Симптомы и диагноз. Легочное кровотечение следует дифференцировать с кровавой рвотой (табл. 2)
Таблица 2
| Кровохарканье | Кровавая рвота |
Кровь выделяется с мокротой при кашле | Кровь выделяется при рвоте |
Кровь алого цвета, имеет щелочную реакцию | Кровь обычно темно-красного, реже коричневого цвета, имеет кислую реакцию |
Кровь нередко пенистая | Пенистой крови не бывает |
После обильного кровохарканья в течение нескольких дней выделяется небольшое количество крови с мокротой | После кровотечения мокрота не выделяется |
Наличие в анамнезе болезней легких | Наличие в анамнезе болезней пищевода, желудка, печени |
Перед началом кровохарканья в горле появляется ощущение щекотания или бульканья | Перед началом кровавой рвоты часто возникает обморок |
Мелена после кровохарканья появляется очень редко | Мелена встречается часто |
Кровохарканье продолжается несколько часов и дней | Кровавая рвота обычно бывает кратковременной и обильной |
Осложнения: обморок, коллапс.
Неотложная помощь. Успокоить больного, избегать резких движений, запретить ему говорить, приподнять головной конец кровати, ввести в/в 10 мл 10% раствора хлорида кальция если больной не получает гликозиды, 10 мл 10% раствора хлорида натрия 2—4 мл 125% раствора этамзилата, при возбуждении и сильном кашле — до 10—20 мг сибазона (диазепама) или 50 мг пропазина (2,5% 2 мл). При обильном легочном кровотечении больной находится в положении Тренделенбурга; в/в капельно (при систолическом давлении меньше 80 мм рт. ст. струйно) вводятся полиглюкин — до 10 мл/кг, физиологический раствор, сердечные и сосудистые средства — только при отсутствии эффекта от введения жидкостей.
Госпитализация: на носилках с поднятым головным концом.
ПОМОЩЬ ОНКОЛОГИЧЕСКИМ БОЛЬНЫМ ПРИ КРОВОХАРКАНЬИ
Кровохарканье – выделение крови с мокротой от единичных прожилок до 100 мл. в сутки. Большая кровопотеря соответствует легочному кровотечению. При попадании значительного количества крови в альвеолы нарушается нормальный газообмен. При наличии в мокроте только прожилок крови нарушения газообмена не отмечается.
Большая кровопотеря соответствует легочному кровотечению. При попадании значительного количества крови в альвеолы нарушается нормальный газообмен. При наличии в мокроте только прожилок крови нарушения газообмена не отмечается.
Кровь выделяется в просвет дыхательных путей при разрыве легочного сосуда и в результате пропотевания форменных элементов крови через неповрежденную стенку сосуда. Выделение крови с мокротой может наблюдаться не только при раке, но и при болезнях сердца (митральный стеноз, левожелудочковая недостаточность), при инфаркте легкого, некоторых инфекциях, обширной пневмонии, гриппе, болезнях крови, гипертоническом кризе и т.д. Однако при раке легкого или метастазах разрушение стенки сосуда опухолью и плотная опухолевая ткань не позволяют сосуду спадаться, из-за чего кровотечение бывает продолжительным. При повреждении мелкого сосуда образуется тромб; чем больше диаметр (порядок) сосуда, тем вероятность самостоятельной остановки кровотечения меньше. На скорость образования и качество тромба оказывают воздействие разжижающие кровь препараты, в частности, антиагреганты (аспирин), тромболитики и гепарины.
На скорость образования и качество тромба оказывают воздействие разжижающие кровь препараты, в частности, антиагреганты (аспирин), тромболитики и гепарины.
Алая кровь при кровохарканье – это свежая кровь. «Ржавой» она бывает из-за распада кровяных пластинок – при нахождении крови в дыхательных путях более 3 дней. «Ржавая» мокрота, как правило, выделяется либо в виде прожилок, либо диффузно окрашенной, но обычно она не слишком обильна. Это свидетельство очень небольшого давнего кровотечения. При обильном выделении коричневой или черной крови следует предположить желудочное кровотечение.
Кровохарканье – грозный симптом неблагополучия, поэтому при первых его проявлениях необходимо как можно быстрее обратиться к врачу-онкологу. При обильном кровохарканьи необходимо не только поддержать газообмен, но и предотвратить аспирацию крови в здоровых участках бронхиального дерева и, конечно, устранить источник кровотечения. При разрыве крупного сосуда назначения только кровоостанавливающих препаратов бывает недостаточно.
Неотложная помощь при легочных кровотечениях
Кровохарканье, даже незначительное, должно внушать опасение, так как нельзя быть уверенным, что оно не перейдет в угрожающее для жизни легочное кровотечение.
Кровохарканья и легочные кровотечения могут быть обусловлены различными причинами. К ним относятся: туберкулез легких, злокачественные новообразования их, воспалительно-нагноительные процессы (пневмонии, абсцессы легких), инфаркты легких при заболеваниях сердца. Кровохарканье может наблюдаться при митральном стенозе.
Самой частой, причиной легочного кровотечения является туберкулез легких. В одних случаях кровотечение из легких является первым признаком ранее не диагностированного заболевания, в других же возникает у больного, у которого туберкулез распознан ранее.
У пожилых людей источником кровохарканья, как сказано выше, может быть злокачественное новообразование легких, которое начинается исподволь. Иногда больные отмечают упадок сил, общую слабость, потерю в весе. Эти симптомы появляются незаметно и медленно нарастают. Вместе с тем кровохарканье может оказаться первым признаком заболевания.
Эти симптомы появляются незаметно и медленно нарастают. Вместе с тем кровохарканье может оказаться первым признаком заболевания.
У одних больных выстукиванием удается установить «бедренную тупость» в легком, причем дыхание над нею не выслушивается, так как опухоль может закрыть просвет бронха и вызвать ателектаз соответствующей доли легкого. Увеличение шейных лимфатических узлов обусловлено метастазами опухоли в них. При рентгеновском просвечивании обнаруживается также увеличение лимфатических узлов средостения.
В других случаях при обследовании не отмечается никаких симптомов, кроме кровохарканья. Изредка мокрота при раке легкого напоминает малиновое желе. Это сходство отмечается в случаях, когда к слизистой мокроте примешивается небольшое количество крови. В некоторых случаях рак легкого сопровождается значительными и даже смертельными легочными кровотечениями.
Нагноительные процессы в легких (абсцесс, гангрена) имеют характерные клинические признаки: высокая температура, кашель со зловонной гнойной мокротой определяют природу заболевания. Поэтому установить нагноительные процессы при легочном кровотечении, причиной которого они послужили, обычно нетрудно. Актиномикоз выявляется при обнаружении в мокроте друз и мицелия грибка.
Поэтому установить нагноительные процессы при легочном кровотечении, причиной которого они послужили, обычно нетрудно. Актиномикоз выявляется при обнаружении в мокроте друз и мицелия грибка.
Причиной легочного кровотечения может быть бронхоэктатическая болезнь. Длительное течение заболевания с упорным кашлем и выделением большого количества гнойной мокроты (особенно в холодные месяцы), обильное отхождение («полным ртом») по утрам застоявшейся за ночь в расширенных бронхах мокроты, кратковременные повышения температуры и ряд других признаков позволяют определить природу заболевания, вызвавшего кровотечение. В ряде случаев бронхоэктатической болезни не наблюдается симптомов нагноения.
Кровохарканья и небольшие легочные кровотечения могут быть признаком застоя в малом круге кровообращения при митральном пороке (стеноз митрального отверстия). Нередко, если не распознан порок сердца, кровохарканье ошибочно объясняют туберкулезом легких. Легочные кровотечения и кровохарканья могут наблюдаться также в терминальной стадии хронического нефрита (при азотемической уремии), при геморрагических диатезах, лейкозах, в очень редких случаях как викарное кровотечение у женщин при нарушениях менструации.
Лечение
Легочные кровотечения во всех случаях представляют серьезную опасность и требуют неотложных мероприятий.
Больному должен быть обеспечен абсолютный покой. Его необходимо уложить в постель, придав возвышенное положение и обложив со всех сторон подушками. Нельзя допускать физического напряжения больного. Следует даже запретить ему разговаривать. Нужно успокоить его, если он находится в возбужденном состоянии. Это в известной мере способствует уменьшению кровотечения.
При сильном кашле применяется дионин или кодеин.
Rp. Sol. Dionini 2% 10,0
DS. По 8—10 капель 3 раза в день
Rp. Codeini puri 0,015
Sacchari 0,3
M. D. t. d. N. 12 in tabul.
S. По 1 таблетке 3—4 раза в день
В настоящее время морфин при легочных кровотечениях, особенно при туберкулезе, применяется с осторожностью. Он парализует кашлевой рефлекс и задерживает кровь в легких, чем увеличивается опасность развития аспирационной пневмонии. При туберкулезе же, кроме того, задержка крови в дыхательных путях способствует диссеминации процесса. Назначать морфин можно при мучительном длительном кашле. В этом случае рекомендуется инъекция 0,5 мл 1 % раствора морфина или пантопона.
При туберкулезе же, кроме того, задержка крови в дыхательных путях способствует диссеминации процесса. Назначать морфин можно при мучительном длительном кашле. В этом случае рекомендуется инъекция 0,5 мл 1 % раствора морфина или пантопона.
Как кровоостанавливающее средство применяется внутривенно 10% раствор хлористого кальция (10 мл), который надо вводить с большой осторожностью (при попадании под кожу даже незначительного количества этого препарата наступают некрозы!) и очень медленно, так как быстрое введение вызывает у больных неприятное ощущение жары.
Вместо хлористого кальция можно влить внутривенно 10 мл 10% раствора хлористого натрия. В целях повышения свертываемости крови вводят внутримышечно 50—100 мл лошадиной сыворотки. (Во избежание развития анафилактического шока инъекции необходимо делать по методу Безредки: ввести под кожу или внутримышечно 0,5—1,0 мл сыворотки, а через час внутримышечно остальное количество.)
Весьма ценным мероприятием является трансфузия цельной крови в количестве 100—200 мл, поскольку кровь играет роль кровоостанавливающего (в известной степени) и заместительного средства.
Применяется также витамин К в виде синтетических аналогов, превосходящих по своему действию естественный витамин. Таким препаратом является викасол. Он выпускается в таблетках, содержащих 0,01 г витамина К, и в 0,3% растворе в ампулах, содержащих по 5 мл его.
Rp. Vicasoli 0,01
D. t. d. N. 10 in tabul.
S. По 1 таблетке 2—3 раза в день
Rp. Sol. Vicasoli 0,3% 5,0
D. t. d. N. 6 in amp.
S. Вводить пo 5 мл внутримышечно
Для остановки кровотечения может быть использован метод перетягивания резиновыми жгутами всех четырех конечностей. Жгуты накладываются так, чтобы были перетянуты вены, а артерии оставались проходимыми для крови. Жгуты необходимо держать 30—40 минут, после чего распустить их поочередно через 5—10 минут. Если одновременно распустить все четыре жгута, то возникающий при этом большой приток крови в малый круг может вызвать усиление кровотечения.
В большинстве случаев указанными мероприятиями удается прекратить легочное кровотечение. После этого больному надо создать условия, чтобы предотвратить повторное кровотечение. Больной должен находиться в полном физическом и психическом покое. Всякое напряжение следует исключить. Больному не разрешают разговаривать. Не допускается применение слабительных средств или клизм. Пищу надо принимать в холодном виде, так как горячая пища вызывает рефлекторное расширение сосудов легких.
После этого больному надо создать условия, чтобы предотвратить повторное кровотечение. Больной должен находиться в полном физическом и психическом покое. Всякое напряжение следует исключить. Больному не разрешают разговаривать. Не допускается применение слабительных средств или клизм. Пищу надо принимать в холодном виде, так как горячая пища вызывает рефлекторное расширение сосудов легких.
Направление в больницу во время кровотечения недопустимо. Когда оно остановлено, больного лучше оставить дома, если позволяют условия, может быть организован правильный уход и медицинское наблюдение. Если же эти условия обеспечить невозможно, больной должен быть направлен в больницу. Кроме того, вопрос о госпитализации в каждом конкретном случае решается в зависимости от характера заболевания, приведшего к кровохарканью или легочному кровотечению.
М. Г. Абрамов
Опубликовал Константин Моканов
Неотложная помощь при кровохарканье и легочном кровотечении
Кровохарканье является одной из довольно частых жалоб, предъявляемых больными на догоспитальном этапе, в то время как легочное кровотечение диагностируется редко. Появление примеси крови в мокроте необходимо дифференцировать от отделения крови из верхних дыхательных путей (прежде всего носа), что является наиболее частой причиной жалоб на «кровохарканье», а также желудочно-кишечного тракта (желудочное кровотечение).
Появление примеси крови в мокроте необходимо дифференцировать от отделения крови из верхних дыхательных путей (прежде всего носа), что является наиболее частой причиной жалоб на «кровохарканье», а также желудочно-кишечного тракта (желудочное кровотечение).
Истинное кровохарканье может иметь место при диапедезном пропотевании крови, гипертензии сосудов малого круга кровообращения (пороки сердца, первичная легочная гипертензия), туберкулезе легких, при опухолях легких, а также при пневмосклерозе. Незначительное кровохарканье может перерасти в угрожающее жизни профузное легочное кровотечение, а поэтому каждый случай выявления кровохарканья на догоспитальном этапе требует лечения и наблюдения. Для легочного кровотечения характерно выделение с кашлевыми толчками алой пенистой крови в большом (свыше 10 мл) объеме за короткий промежуток времени. Легочное кровотечение необходимо дифференцировать от кровотечения из носоглотки и желудочного кровотечения. При носоглоточном кровотечении кровь темного цвета без пенистых примесей, кровотечение обычно прекращается при тампонаде носа. Кровь при желудочных кровотечениях темно-бурого цвета (в результате образования соли гемоглобина и соляной кислоты желудочного содержимого), выделяется при рвотных движениях, содержит примеси пищи. Наиболее часто причинами легочного кровотечения являются туберкулез легких, бронхоэктатическая болезнь, абсцесс и гангрена легких, опухоль легких, пневмосклероз, реже заболевания сердца (митральный и аортальный пороки сердца), разрыв аневризмы аорты.
При носоглоточном кровотечении кровь темного цвета без пенистых примесей, кровотечение обычно прекращается при тампонаде носа. Кровь при желудочных кровотечениях темно-бурого цвета (в результате образования соли гемоглобина и соляной кислоты желудочного содержимого), выделяется при рвотных движениях, содержит примеси пищи. Наиболее часто причинами легочного кровотечения являются туберкулез легких, бронхоэктатическая болезнь, абсцесс и гангрена легких, опухоль легких, пневмосклероз, реже заболевания сердца (митральный и аортальный пороки сердца), разрыв аневризмы аорты.
На догоспитальном этапе этиологию легочного кровотечения установить трудно. В плане госпитализации больного по назначению представляется важной своевременная диагностика туберкулеза легких. Диагноз туберкулеза легких на догоспитальном этапе базируется в первую очередь на данных анамнеза (контакт с туберкулезными больными), наличии кашля, одышки, повышенной температуры (субфебрилитет), потливости, снижении аппетита, похудании, предшествующих кровохарканью.
Неотложная помощь. Всех больных с подозрением на туберкулез при наличии легочного кровотечения госпитализируют в инфекционные больницы, имеющие туберкулезное отделение. Больные с легочным кровотечением другой этиологии госпитализируются в многопрофильные больницы, имеющие пульмонологические и хирургические отделения. Транспортировка на носилках с соблюдением принципов абсолютного покоя. Голове и туловищу придают возвышенное положение, способствующее уменьшению кровенаполнения сосудов малого круга кровообращения.
При большой кровопотере и падении артериального давления необходимо внутривенное капельное введение реополиглюкина (до 400 мл), струйное введение хлорида и глюконата кальция (по 10 мл 10% раствора), викасола (2—4 мл 1% раствора), аскорбиновой кислоты (4— 8 мл 5% раствора).
Скорая медицинская помощь, под ред. Б. Д. Комарова, 1985
Кровохарканье (Кровохарканье) | Причины, диагностика и лечение
Почему я кашляю кровью?
Медицинское название кровохарканья — кровохарканье. Этот симптом обычно возникает из-за проблем с дыхательными путями или легкими. Существует ряд различных причин, обсуждаемых ниже.
Этот симптом обычно возникает из-за проблем с дыхательными путями или легкими. Существует ряд различных причин, обсуждаемых ниже.
Количество крови (степень тяжести) может варьироваться:
Если вы кашляете большим количеством крови
Это чрезвычайная ситуация, особенно если кровотечение не останавливается и вы теряете много крови.Вам следует срочно вызвать скорую помощь. Однако такая ситуация встречается очень редко.
Если вы кашляете с небольшим количеством крови
Часто кровь смешивается с слюной (мокротой). Это обычное дело. Иногда каждый раз при кашле появляется небольшое количество крови, смешанное с мокротой. Иногда это разовое небольшое количество крови. Однако, если вы когда-нибудь кашляете кровью и не знаете причину этого, независимо от того, насколько мало крови, вам следует в ближайшее время обратиться к врачу. Кашель с кровью — симптом, который может указывать на серьезное заболевание.Как правило, чем раньше диагностируется серьезная проблема, тем больше шансов, что лечение может улучшить прогноз (прогноз).
Одновременно с кровохарканьем могут возникать и другие симптомы. Например, кашель, боль в груди, одышка, высокая температура (лихорадка), плохое самочувствие, хрипы или другие легочные симптомы. Наличие и тип других симптомов могут помочь указать причину кровотечения. Иногда сначала нет других симптомов.
Дыхательные пути и легкие
Два легких находятся в грудной клетке — одно с правой стороны, а другое — с левой.Их разделяет сердце, которое находится между ними.
Воздух, которым мы дышим, попадает в нос, проходит через горло (глотку) и голосовой ящик (гортань) и попадает в дыхательное горло (трахею). В конечном итоге трахея делится на две части, называемые бронхами. Правый главный бронх («бронх» — это один из бронхов) снабжает правое легкое; левый главный бронх снабжает левое легкое. Эти бронхи затем делятся на более мелкие бронхи. Со временем бронхи стали называть бронхиолами — самыми маленькими воздушными трубками в легких.Эту систему воздушных трубок можно представить как перевернутое дерево, в котором трахея является основным стволом, а бронхи и бронхиолы — ветвями. Медицинский термин для всех воздушных трубок — дыхательные пути.
Медицинский термин для всех воздушных трубок — дыхательные пути.
На конце мельчайших бронхиол находятся альвеолы. Альвеолы - это крошечные мешочки, выстланные очень тонким слоем клеток. У них также отличное кровоснабжение. Крошечные альвеолы - это место, где кислород попадает в кровь и где углекислый газ (CO 2 ) покидает кровь.
Каковы причины кровохарканья?
Кровохарканье (кровохарканье) имеет множество возможных причин. Ниже приводится краткий обзор наиболее распространенных и важных причин:
Инфекция
Инфекция дыхательных путей (бронхов), называемая острым бронхитом, и инфекция легочной ткани, называемая пневмонией, являются, пожалуй, наиболее частыми причинами легких приступов кровохарканье. Однако инфекция в любом месте дыхательных путей может потенциально вызвать кровохарканье. Обычно кровь смешивается со слюной (мокротой).Кроме того, обычно присутствуют другие симптомы, связанные с инфекцией, такие как высокая температура (жар) и кашель. Обычно кровохарканье проходит, когда инфекция проходит. Часто дополнительные анализы не требуются, если кровохарканье явно связано с инфекцией, а затем прошло.
Обычно кровохарканье проходит, когда инфекция проходит. Часто дополнительные анализы не требуются, если кровохарканье явно связано с инфекцией, а затем прошло.
Туберкулезная инфекция легких раньше была очень частой причиной кровохарканья. Однако сейчас туберкулез в Великобритании — редкость.
Рак
Большинство видов рака легких возникает из клеток, выстилающих бронхи.Одним из самых ранних симптомов рака легких может быть кашель с кровью или окровавленной мокротой. Это может быть даже первым симптомом до появления других симптомов. Большинство случаев рака легких развивается у людей старше 50 лет, чаще всего у курильщиков. Однако иногда у некурящих молодых людей могут возникать необычные виды рака легких. Обычно также развиваются различные другие симптомы. Эти симптомы описаны в отдельной брошюре «Рак легких».
Бронхоэктазия
Бронхоэктазия — аномальное расширение одного или нескольких дыхательных путей.В патологических дыхательных путях вырабатывается лишняя слизь, которая подвержена инфекциям. Главный симптом — кашель с выделением большого количества мокроты. Вы также можете кашлять кровью из ненормально воспаленных дыхательных путей. Обычно это просто небольшое количество крови. Иногда можно кашлять большим количеством крови. Существуют различные основные причины бронхоэктазов. Например, перенесенная ранее тяжелая инфекция легких, некоторые наследственные состояния и некоторые другие состояния, которые могут повредить часть дыхательных путей.
Главный симптом — кашель с выделением большого количества мокроты. Вы также можете кашлять кровью из ненормально воспаленных дыхательных путей. Обычно это просто небольшое количество крови. Иногда можно кашлять большим количеством крови. Существуют различные основные причины бронхоэктазов. Например, перенесенная ранее тяжелая инфекция легких, некоторые наследственные состояния и некоторые другие состояния, которые могут повредить часть дыхательных путей.
Вдыхаемые предметы (вдыхание) и травмы (травмы)
Вдыхаемые предметы могут вызвать повреждение дыхательных путей и привести к кровохарканью. Например, вдыхание арахиса или маленькой игрушки иногда может быть причиной у маленьких детей. Другие виды травм легких или дыхательных путей могут вызвать кровохарканье.
Легочная эмболия
Легочная эмболия — серьезное, потенциально опасное для жизни состояние. Это происходит из-за закупорки кровеносного сосуда в легких. Основными симптомами обычно являются боль в груди и одышка, но также может возникать кровохарканье.
Проблемы с сердцем и кровеносными сосудами
Тяжелая сердечная недостаточность может вызвать скопление жидкости в легких. Основным симптомом обычно является одышка, но мокрота может стать пенистой и окрашенной в кровь. Различные редкие проблемы с кровеносными сосудами также могут вызывать кровотечение в легкие или дыхательные пути.
Воспаление и аномальные тканевые отложения
Существует ряд состояний, которые могут вызывать воспаление или вызывать аномальные тканевые отложения в различных частях тела. Иногда эти состояния влияют на ткань легких или дыхательные пути.Воспаленные или ненормальные ткани дыхательных путей или легких могут время от времени кровоточить и вызывать кровохарканье. Состояния, которые могут вызвать это, включают синдром Гудпасчера, легочный гемосидероз, гранулематоз с полиангиитом, волчаночный пневмонит, легочный эндометриоз и бронхолитиаз. Примечание : эти состояния очень редки, и у вас, как правило, наблюдаются другие симптомы помимо кровохарканья.
Причина не установлена.
Несмотря на тесты, примерно у каждого восьмого человека с кровохарканьем не удается найти причину.Это называется идиопатическим кровохарканьем. (Слово «идиопатический» означает неизвестную причину.)
Итак, у некоторых людей причина кровотечения остается загадкой. Возможно, в этих случаях это просто небольшой кровеносный сосуд, который на время лопается и кровоточит — что-то вроде носового кровотечения. Однако никогда не предполагайте, что причина не будет найдена. Всегда обращайтесь к врачу , если вы кашляете с кровью, и причина этого не известна. Диагноз идиопатического кровохарканья может быть поставлен только после того, как будут исключены другие более серьезные причины.
Что делать, если я кашляю кровью?
Как упоминалось ранее:
- Если вы кашляете с большим количеством крови, вам следует вызвать скорую помощь, так как это неотложная медицинская помощь.
- Если вы откашляете одно или несколько небольших количеств крови и не знаете причину, немедленно обратитесь к врачу.

Какую оценку и тесты можно провести?
Осмотр врача
Ваш врач, скорее всего, задаст различные вопросы о природе кровотечения и спросит, есть ли у вас какие-либо другие симптомы.Он или она также осмотрит вас. Одна из первых вещей, которую врач попытается выяснить, это: «Действительно ли эта кровь исходит из дыхательных путей или легких?» Иногда трудно быть уверенным. Истинное кровохарканье — это откашливание крови, которая поступает откуда-то из легких или дыхательных путей ниже уровня гортани. Но иногда бывает трудно сказать, является ли кровь:
- Гематемезис — то есть, когда кровь поднимается (рвота) кровью, но рвота может вызвать кашель во время рвоты.
- Псевдохемоптизм — то есть, когда кровь течет откуда-то изо рта или носа и попадает в заднюю часть горла, что затем вызывает кашель. Например, от кровотечения из носа или воспаленного горла.
После оценки врача вероятная причина может быть выяснена, и ваш врач посоветует, что делать дальше. Тесты могут быть подходящими, а могут и не подходить.
Тесты могут быть подходящими, а могут и не подходить.
Однако, выяснив, что кровь является истинным кровохарканьем, а причина не ясна, ваш врач может направить вас на один или несколько анализов.Проведенные тесты могут различаться в зависимости от предполагаемой причины (которая часто основана на других ваших симптомах). Тесты, которые обычно проводятся после необъяснимого кровохарканья, включают одно или несколько из следующих.
Рентген грудной клетки
Обычный рентгеновский снимок — это быстрое и легкое обследование. Это может быть все, что нужно для диагностики или оценки различных проблем. Однако обычный рентгеновский снимок имеет ограниченное применение. Другие анализы могут потребоваться, если диагноз неясен на обычном рентгеновском снимке.
КТ
КТ — это специализированный рентгеновский тест.Он может дать довольно четкие изображения внутренней части вашего тела. В частности, он может дать хорошие снимки мягких тканей тела, которые плохо видны на обычных рентгеновских снимках.
Бронхоскопия
Бронхоскопия — это процедура, при которой врач осматривает ваши большие дыхательные пути (трахею и бронхи). Обычно используется волоконно-оптический бронхоскоп. Это тонкий гибкий телескоп. Он толщиной с карандаш. Бронхоскоп вводится через нос или рот по задней стенке глотки в дыхательное горло (трахею) и далее в бронхи.Волоконная оптика позволяет свету светить вокруг изгибов бронхоскопа, и врач может четко видеть ваши дыхательные пути.
Анализы крови
Ряд анализов крови может помочь диагностировать различные заболевания.
Другие тесты
Могут быть рекомендованы различные более сложные тесты и сканирование, если диагноз или масштаб проблемы остаются неясными, несмотря на вышеуказанные тесты.
Лечение кровохарканья
Лечение зависит от причины. См. Отдельные информационные листки о различных заболеваниях, которые могут вызывать кровохарканье.
Что делать, прежде чем вы начнете кашлять кровью
В прошлом году доктор Дэвид Оренштейн написал сообщение в блоге, в котором кровохарканье рассматривается с медицинской точки зрения.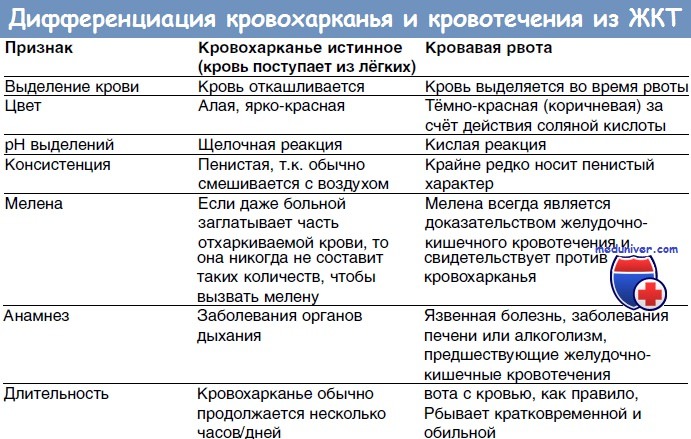
По большому счету, это случается нечасто, а когда случается, обычно не опасно. Но есть статистика,
а потом есть живой опыт. Когда Фонд кистозного фиброза опросил людей с МВ в Community Voice (включая меня) об их опыте с кровохарканьем, ответы сильно различались.Но когда это происходит с вами, зная, как может выглядеть кровохарканье
лайк может помочь вам справиться с этим.
Для тех из нас, кто испытал это, кровохарканье является грубым. Это страшно. Это может быть даже неловко. Но это также может быть фактом жизни, когда у вас муковисцидоз, как у меня. В первый раз, когда я закашлялся кровью, это был просто оттенок мокроты.
Это произошло, когда я начинал вводить новый ингаляционный антибиотик и начал использовать Vest ® . Мне было всего 20 лет, и я был напуган.Моя команда по уходу была отличной, и когда я рассказал им, что случилось,
они сказали мне прекратить использовать жилет, пока мой организм не привыкнет к антибиотику, а затем перезапустить. Очевидно, это было слишком много для моих легких сразу.
Очевидно, это было слишком много для моих легких сразу.
Перенесемся на несколько лет вперед, и я только что попала в больницу с обострением, вызванным неприятным вирусом, которым мои муж и дочь щедро поделились со мной. Я откашлялся от розоватой слизи, которая затем превратилась в слизь с красными прожилками.Я показал свой
респираторный терапевт (RT), который сообщил об этом остальным членам моей бригады.
Во время всего этого пришел мой доктор, сел со мной и моим мужем, и мне пришлось серьезно поговорить. Он хотел подготовить меня к тому, что кашель с кровью может случиться снова. Было страшно слышать, что кашель кровью может
быть столь же незначительным, как то, что я только что испытал, или столь же серьезным, как брызги крови на меня и мою комнату и необходимость отвезти его на машине скорой помощи в ближайшую больницу для эмболизации.Однако следующие несколько раз у меня было кровохарканье, — повторил он.
та же информация:
- Если вы дома, прекратите лечение, пока не позвоните нам.
 Мы можем помочь вам составить план игры.
Мы можем помочь вам составить план игры. - Выплюнуть в чашку, чтобы оценить количество крови, которую вы собираете и как быстро.
- Если вы слишком быстро набираете слишком много крови, чтобы ее измерить, вызовите скорую помощь и попытайтесь лечь, повернув легкое, которое, как вы подозреваете, кровоточит, к полу.
Хоть я и ненавидел эти разговоры, и они меня действительно пугали, я так благодарен за них. Когда я действительно откашлялся от большого количества крови дома, забрызгав книгу, которую читал, мои руки, лицо и рубашку, я знал, что делать.
Я схватила чашку, посмотрела на часы, чтобы измерить, насколько быстро я наполняла чашку, позвонила в свою бригаду по уходу и предупредила мужа, если станет хуже. Мне было страшно, но я был готов.
Кровохарканье может настолько сильно варьироваться от человека к человеку, что трудно сказать точно, как оно будет ощущаться или выглядеть.У вас может быть боль и вы знаете, откуда идет кровотечение, или вы можете даже не знать, что кашляете кровью, пока не увидите это в
ткань или чашка. Но именно из-за этого расхождения рекомендуется поговорить с командой по уходу, чтобы узнать, чего вам следует ожидать и как к ним подготовиться. Может показаться, что лучше просто выбросить это из головы и не волноваться,
Но именно из-за этого расхождения рекомендуется поговорить с командой по уходу, чтобы узнать, чего вам следует ожидать и как к ним подготовиться. Может показаться, что лучше просто выбросить это из головы и не волноваться,
с вами не случилось, но сидение на страхе или игра в страуса не предотвратит кровохарканье.
Будь то что-то, с чем вы имели дело или с чем будете иметь дело в будущем, подготовка дает вам возможность взять под контроль ситуацию, которая может заставить вас чувствовать себя полностью неконтролируемым. Если этот момент когда-нибудь наступит, вы можете вместо этого ухватиться за свой план
карабкаться в страхе.
Ваш врач может не поднимать эту тему, как мой, но это нормально. Вы должны чувствовать себя вправе говорить обо всем, что касается вашего здоровья. Вы можете задавать вопросы, основываясь на том, что читали или слышали.Ты тот, кто должен весь день бороться с этой болезнью
каждый день, а это означает, что вам нужно знать о непредвиденных обстоятельствах, таких как кашель с кровью, даже если это никогда не случалось с вами. Вы можете спросить свою команду:
Вы можете спросить свою команду:
- Следует ли мне беспокоиться о кровохарканье?
- Что мне делать, если это случилось со мной?
- Что я могу сделать, чтобы это предотвратить?
- Что насчет этого исследования, которое я прочитал? (Если возможно, принесите статью.)
Есть много вещей в CF, которые не являются красивыми или гламурными, и кровохарканье — одна из них. Однако нет причин для этого стыдиться, и у вас есть все основания быть в курсе. Мы еще многого не знаем о кровохарканье.
Существуют ли определенные лекарства, бактерии, окружающая среда, действия или другие факторы, которые повышают вероятность этого? Увеличивает ли вероятность менструального цикла женщины это наступление? Женщины с МВ более подвержены риску, чем мужчины?
Мы пока не знаем ответов на эти вопросы, но мы надеемся, что дальнейшие исследования дадут нам ответы.А пока работайте со своей командой, чтобы убедиться, что вы наиболее подготовленный пациент с МВ, которым вы можете быть! Ты заслуживаешь это.
Подход к кровохарканью в современную эпоху
Кровохарканье — частое проявление широкого спектра заболеваний с легкими или опасными для жизни проявлениями. Диагностическое обследование и лечение тяжелого кровохарканья часто являются сложной задачей. Достижения эндоскопических методов привели к появлению различных новых терапевтических подходов. Холодный физиологический раствор, сосудосуживающие и антифибринолитические агенты, окисленная регенерированная целлюлоза, биосовместимый клей, лазерная фотокоагуляция, коагуляция аргоновой плазмы, а также эндобронхиальные стенты и клапаны — это инструменты, доступные бронхоскописту.В этой статье мы рассматриваем доказательства, касающиеся определения, этиологии, диагностических методов и лечения тяжелого кровохарканья в современную эпоху с упором на бронхоскопические методы.
1. Введение
Кровохарканье часто является тревожным и тревожным симптомом для пациента и врача. Хотя массивное кровохарканье встречается менее чем в 20% случаев [1], оно может иметь разрушительные последствия. Технологические достижения сделали возможным более эффективное лечение, особенно с введением эмболизации бронхиальных артерий и улучшением компьютерной томографии и бронхоскопии.Бронхоскопия остается важной диагностической и терапевтической процедурой при кровохарканье. Сообщалось о новых методах контроля кровотечения с интересными результатами, а старые подходы были улучшены. В этом обзоре рассматривается подход к лечению кровохарканья в современную эпоху, с особым акцентом на бронхоскопию.
Технологические достижения сделали возможным более эффективное лечение, особенно с введением эмболизации бронхиальных артерий и улучшением компьютерной томографии и бронхоскопии.Бронхоскопия остается важной диагностической и терапевтической процедурой при кровохарканье. Сообщалось о новых методах контроля кровотечения с интересными результатами, а старые подходы были улучшены. В этом обзоре рассматривается подход к лечению кровохарканья в современную эпоху, с особым акцентом на бронхоскопию.
2. Определение
Кровохарканье может быть различной степени тяжести, от мокроты с прожилками крови до опасного для жизни кровотечения [2, 3]. Следует незамедлительно выявлять тяжелое кровохарканье, поскольку оно представляет значительный риск смерти, который, как сообщается, составляет 80% без надлежащего лечения [4–8].Почти все определения тяжелого или массивного кровохарканья в литературе основаны на сообщенном объеме откашливаемой крови за 24-часовой период. Нет единого мнения относительно порогового значения удельного объема, при котором кровохарканье следует считать массивным [9, 10]. В исследованиях используются разные пороговые значения от 100 мл [11] до более 1000 мл [12]. Определения, основанные на объемах, сообщаемых самими пациентами, несовершенны, поскольку пациенты могут переоценивать или недооценивать объем, поскольку массивное кровохарканье, по понятным причинам, вызывает значительный стресс [10].Мы рекомендуем измерять объем кровохарканья при поступлении пациентов в больницу, чтобы иметь объективную оценку клинического развития, но, к сожалению, такие точные измерения редко доступны при первичном обращении.
В исследованиях используются разные пороговые значения от 100 мл [11] до более 1000 мл [12]. Определения, основанные на объемах, сообщаемых самими пациентами, несовершенны, поскольку пациенты могут переоценивать или недооценивать объем, поскольку массивное кровохарканье, по понятным причинам, вызывает значительный стресс [10].Мы рекомендуем измерять объем кровохарканья при поступлении пациентов в больницу, чтобы иметь объективную оценку клинического развития, но, к сожалению, такие точные измерения редко доступны при первичном обращении.
3. Этиология
Кровохарканье любой этиологии потенциально может вызывать массивное кровохарканье. Широкий дифференциальный диагноз кровохарканья представлен в таблице 1 [4, 13–27]. Наиболее частые причины кровохарканья значительно различаются географически и в зависимости от клинических условий.Некоторые причины кровохарканья имеют большую тенденцию быть массивными [18], в то время как другие редко бывают массивными. Пятью наиболее частыми причинами массивного кровохарканья во всем мире в произвольном порядке остаются бронхоэктазы, рак легких, туберкулез [4], инфекции нижних дыхательных путей и мицетомы [16]. Их распространенность будет варьироваться от центра к центру по демографическим причинам, как показано в таблице 2 [28–37]. Однако, несмотря на тщательное расследование, значительная часть кровохарканья остается криптогенной — до 50% — как сообщалось в недавнем 5-летнем ретроспективном исследовании французской общенациональной базы данных больниц [38].
Их распространенность будет варьироваться от центра к центру по демографическим причинам, как показано в таблице 2 [28–37]. Однако, несмотря на тщательное расследование, значительная часть кровохарканья остается криптогенной — до 50% — как сообщалось в недавнем 5-летнем ретроспективном исследовании французской общенациональной базы данных больниц [38].
4. Диагностика Выбор исследования для диагностики причины и локализации источника кровохарканья будет варьироваться в зависимости от истории болезни и текущего состояния пациента. Рентген грудной клетки (CXR) остается первоначальным исследованием, выполняемым в большинстве случаев [39]. Он определяет место кровотечения в 45–65% случаев и причину в 25–35% [32, 40, 41].Однако до 10% злокачественных новообразований легких скрыты при рентгенографии, 96% из которых будут обнаружены с помощью компьютерной томографии (КТ) [42]. По этой причине при нормальной рентгенографии часто необходимо дальнейшее исследование, особенно в контексте факторов риска рака легких [39]. При диагностике тяжелого кровохарканья важно помнить, что защита дыхательных путей пациента всегда является приоритетом. 5. Лечение5.1. Эмболизация бронхиальной артерииЭмболизация бронхиальной артерии (BAE) была впервые описана Rémy et al. [49] в 1974 г. С тех пор процедура была усовершенствована и стала важным инструментом для лечения кровохарканья. Важно помнить, что в большинстве случаев кровохарканье возникает из-за бронхиального кровообращения, но в редких случаях кровохарканье может возникать из-за малого круга кровообращения.Недавние исследования показали эффективность БАЭ при широком спектре патологий, включая туберкулез, бронхоэктазы, аспергилломы и злокачественные новообразования [50–53]. Эмболизирующие агенты многочисленны, но поливиниловый спирт (обычно 300–600, мкм, мкм) является наиболее часто используемым, имеющим преимущество в том, что он неабсорбируется и доступен в различных размерах [54, 55]. Наиболее опасным осложнением БАЭ является эмболизация передних спинных артерий, приводящая к ишемии спинного мозга. В последние годы, с введением суперселективной катетеризации, это осложнение стало редкостью (0–1%) [51–53]. БАЭ доказала свою эффективность при кровохарканье любой степени тяжести с показателем немедленного клинического успеха от 82 до 98% [52, 53]. Однако частота рецидивов в долгосрочной перспективе остается высокой: в недавних исследованиях сообщалось о значениях от 10 до 57% [56, 57]. Рецидив может быть вторичным по отношению к неполной эмболизации всех аномальных артерий, реканализации ранее эмболизированных артерий или привлечению новых коллатералей [54]. Многие факторы были связаны с более высоким риском рецидива: злокачественные заболевания [58], аспергилломы [59, 60], идиопатические бронхоэктазы [57], а также мокнутие или активное кровотечение при гибкой бронхоскопии [1].Насколько нам известно, нет данных о качестве оценки краткосрочного и долгосрочного успеха повторной эмболизации. 5.2. Эндоскопическое лечение Роль бронхоскопии при тяжелом кровохарканье не ограничивается диагностической ролью. Бронхоскопистам может потребоваться вмешательство при ятрогенном кровотечении, вызванном во время процедуры, поскольку они выполняют такие процедуры, как трансбронхиальная биопсия, которая в 2,8% случаев связана со значительным кровотечением [61]. Для безопасного проведения бронхоскопии при тяжелом кровохарканье требуется опытная бригада бронхоскопов и соответствующее оборудование. Как упоминалось ранее, поддержание проходимости дыхательных путей является приоритетом, требующим в некоторых ситуациях эндотрахеальной интубации перед процедурой или жесткой бронхоскопии. Если выполняется эндотрахеальная интубация, необходимо помнить об использовании большой эндотрахеальной трубки, чтобы обеспечить прохождение терапевтического гибкого бронхоскопа, что предпочтительнее в случае кровохарканья из-за его большего рабочего канала, который обеспечивает лучшее всасывание. 5.2.1. Холодный физиологический раствор В 1980 году Конлан и Гурвиц [62] сообщили об успешном использовании промывания холодным физиологическим раствором для остановки кровотечения у 23 пациентов с массивным кровохарканьем (≥600 мл / 24 ч). Через жесткий бронхоскоп они провели промывание физиологического раствора с температурой 4 ° C в среднем объемом 500 мл.У одного пациента была синусовая брадикардия, а у двух пациентов было повторное кровотечение, которое потребовало дальнейшего промывания. После последующего медикаментозного или хирургического лечения все пациенты были выписаны без кровохарканья. В более поздних исследованиях большие объемы холодного солевого лаважа больше не изучались. 5.2.2. Сосудосуживающие агенты Об использовании аналогов вазопрессина для контроля кровохарканья впервые сообщили в 1989 г. Breuer et al. [63], которые сравнили эффективность внутривенного и эндобронхиального глипрессина во время диагностической бронхоскопии. Гемостатический эффект был аналогичным, но внутривенное введение было связано с концентрацией в плазме в 251 раз выше, чем при эндобронхиальном введении, что приводило к значительно более высокому диастолическому давлению. В 2004 году Tüller et al.[64] продемонстрировали в ретроспективном исследовании, что терлипрессин или орнипрессин останавливали кровотечение у 30 пациентов с постоянным кровотечением после 2 минут отсасывания или с большим кровотечением. 5.2.3. Местное кровоостанавливающее средство под контролем бронхоскопии Окисленная регенерированная целлюлоза (ORC) представляет собой абсорбируемое нерастворимое в воде производное целлюлозы, известное своими гемостатическими и ранозаживляющими свойствами.Valipour et al. [31] описали в 2005 г. его использование при бронхоскопии в качестве местного гемостатического средства в группе из 57 пациентов с массивным кровохарканьем и постоянным кровотечением, несмотря на бронхоскопическое клин, промывание холодным физиологическим раствором и местное введение адреналина. Стерильную сетку ORC захватывали щипцами для биопсии через рабочий канал бронхоскопа, а затем втягивали обратно в рабочий канал перед интубацией пациента. Затем сетку выборочно помещали в кровоточащий бронх как можно периферически, но в пределах эндобронхиального обзора. 5.2.4. Эндобронхиальный биосовместимый клей Эндобронхиальный n -бутилцианоакрилатный клей представляет собой биосовместимый продукт, который является адгезивным и затвердевает при контакте с влагой.Насколько нам известно, его эффективность была оценена в трех сериях случаев [67–69], и были получены интересные результаты. Bhattacharyya et al. [69] получили немедленный ответ у шести пациентов. Одному пациенту потребовалась повторная процедура в день первоначальной процедуры. Один длительный рецидив был отмечен после среднего периода наблюдения 127 ± 67 дней. 5.2.5. Эндобронхиальные стентыЭндобронхиальные стенты успешно используются для лечения кровохарканья, вторичного по отношению к эндобронхиальным поражениям. Этот метод описывается в основном как паллиативное лечение распространенного рака легких. Все зарегистрированные случаи показали хорошие немедленные результаты [71–73].Были опубликованы случаи с силиконовыми и покрытыми саморасширяющимися металлическими стентами. 5.2.6. Эндобронхиальная эмболизация с использованием силиконовых втулок Эндобронхиальная эмболизация с использованием силиконовых втулок (EESS) впервые была описана Dutau et al. [74]. EESS используется для закупорки сегментарных дыхательных путей, из которых возникает кровотечение. После того, как кровоточащий сегмент идентифицирован, патрубок захватывают щипцами для биопсии, которые уже вводятся через рабочий канал гибкого бронхоскопа. 5.2.7. Фибриноген-тромбин Впервые об инъекции протромботической комбинации фибриноген-тромбин (FT) с помощью гибкой бронхоскопии сообщили Tsukamoto et al. 5.2.8. Лазерная фотокоагуляция Лазерная фотокоагуляция была предложена Dumon et al. [82] в 1982 году. В настоящее время доступно несколько типов медицинских лазеров. Основное различие между лазерами — длина волны. При разных длинах волн воздействие лазера на обрабатываемую ткань будет различным. Han et al. [83] описали в ретроспективном обзоре эффективность лазерного лечения для облегчения симптомов в популяции пациентов с опухолью центральных дыхательных путей. Из 110 пациентов у 52 было кровохарканье. Кровохарканье полностью исчезло у 77% после лазерного лечения и частично улучшилось у 17%. Смертности, связанной с процедурой, не было.Другой обзор эндоскопического паллиативного лечения трахеобронхиальных опухолей [84] показал более низкую относительно краткосрочную эффективность: у 58% пациентов не было кровохарканья в течение 1 месяца или более после лазерного лечения. В других сообщениях о случаях лазер также был эффективным при лечении значительного кровохарканья, вторичного по отношению к большим центральным поражениям [85, 86]. 5.2.9. Коагуляция аргоновой плазмой Плазма — это термин, используемый для описания электропроводящей среды, образующейся при ионизации атомов в газе.Плазма аргона может использоваться для проведения электрического тока от зонда, вставленного через рабочий канал гибкого бронхоскопа, к поражению дыхательных путей. Этот электрический ток затем преобразуется в тепловую энергию при контакте с опухолью и коагулирует ее поверхность. После того, как коагуляция области поражения завершена, стенка бронха становится менее проводящей и предотвращает более глубокое проникновение электрического тока в стенку дыхательных путей, которое может привести к перфорации [87]. По сравнению с лазерной фотокоагуляцией, во время которой лазерное волокно необходимо направить перпендикулярно обрабатываемой ткани, коагуляция аргоновой плазмой может лечить поражения, параллельные или перпендикулярные датчику, поскольку электрический ток будет проходить через плазму к ближайшей области слизистой оболочки, которая путь наименьшего сопротивления [88]. 5.2.10. Эндобронхиальные клапаны Эндобронхиальные клапаны были разработаны для эндоскопического уменьшения объема легких у пациентов с тяжелой эмфизематозной болезнью и гиперинфляцией легких [93].Эти односторонние клапаны позволяют воздуху выходить из доли легкого, но не попадать в нее, вызывая ателектаз, если нет побочной вентиляции. Для лечения массивного кровохарканья были опубликованы два отчета [94, 95] у пациентов с последствиями туберкулеза, которые успешно лечились с помощью эндобронхиальных клапанов. Этот подход остается анекдотическим. Важно помнить, что после позиционирования эндобронхиальных клапанов существует значительная доля пневмоторакса [96]. 5.3. Изоляция легких Цель методов изоляции легких при кровохарканье — предотвратить попадание крови из кровоточащего легкого в нормальное легкое и, следовательно, поддержание вентиляции и оксигенации пациента. Первый простой маневр — поместить источник кровотечения в зависимое положение, повернув пациента на сторону кровотечения. Положения Тренделенбурга и обратного Тренделенбурга также могут быть полезны в зависимости от положения источника кровотечения.Несмотря на элегантность, позиционирование не всегда достаточно для контроля крови в кровоточащем легком и не является практическим решением для дальнейшего лечения; следовательно, в случаях тяжелого кровохарканья иногда требуется формальная легочная изоляция. Доступные методы легочной изоляции включают селективную эндобронхиальную интубацию (SEI), установку бронхиального блокатора (BB) после эндотрахеальной интубации и интубацию с помощью двухпросветной эндотрахеальной трубки (DLT) (рисунок 1). 5.3.1. Селективная эндобронхиальная интубация SEI включает продвижение эндотрахеальной трубки в главный бронх, противоположный месту кровотечения. 5.3.2. Бронхиальный блокатор Через эндотрахеальную трубку или рядом с ней можно проводить различные устройства, чтобы изолировать источник кровотечения. К наиболее часто используемым устройствам относятся BB Cohen с отклонением наконечника (Cook Medical, Блумингтон, Индиана, США), Arndt BB (Cook Medical, Блумингтон, Индиана, США) и Univent BB (Fuji, Токио, Япония) (рис. 2).Cohen BB продвигается через эндотрахеальную трубку и имеет колесо для направления ее конца.
5.3.3. Двухпросветная трубка DLT состоит из двух отдельных просветов, соединенных вместе, причем более длинный просвет расположен в главном бронхе, а более короткий просвет расположен в трахее для вентиляции другого легкого (рис. 1). Два основных преимущества DLT заключаются в том, что он обеспечивает вентиляцию обоих легких и его расположение не требует указания стороны кровотечения. 5.4. Транексамовая кислотаТранексамовая кислота (ТХА) представляет собой производное лизина, которое ингибирует фибринолиз за счет блокирования лизинсвязывающих сайтов на плазминогене [98]. Традиционно его использовали для уменьшения кровопотери после травмы [99], при лечении сильных вагинальных кровотечений [100] и при периоперационном ведении крупных операций [101].В ограниченном количестве исследований изучалась эффективность применения ТХА при кровохарканье. В 2013 году Moen et al. рассмотрел 13 статей, представляющих наилучшие имеющиеся доказательства, для ответа на вопрос: «Останавливает ли транексамовая кислота кровохарканье?» [102]. Несмотря на неоднородность по дизайну, популяции исследования и качеству доказательств, статьи показали, что ТХА может уменьшить как продолжительность, так и объем кровохарканья. Bellam et al. [106] провели рандомизированное контролируемое пилотное исследование в 2016 году, сравнивая в / в перфузию ТХА с плацебо у 66 пациентов с субмассивным кровохарканьем. Результаты показали незначительную тенденцию в пользу ТХА по сравнению с плацебо с точки зрения частоты и количества кровохарканья, необходимости вмешательства и переливания крови, а также продолжительности пребывания в больнице. В то время как пероральный и внутривенный пути введения транексамовой кислоты наиболее часто использовались, новые подходы привлекли клиническое внимание.В небольшом числе случаев ТХА в виде аэрозоля и эндобронхиальная инстилляция ТХА во время бронхоскопии показали многообещающие результаты в лечении кровохарканья [57, 107–111]. Несмотря на то, что доступны ограниченные исследования по применению транексамовой кислоты в качестве терапевтического варианта лечения кровохарканья, существующие данные свидетельствуют о снижении количества и продолжительности кровотечений. Необходимы дальнейшие клинические исследования, но ТХА заслуживает рассмотрения и может оказаться ценным вариантом для лечения тяжелого кровохарканья.В будущих исследованиях следует учитывать, что транексамовая кислота имеет очень короткий период полувыведения и в то время не демонстрировала эффективность при травмах до тех пор, пока не вводилась в виде непрерывной перфузии. 5.5. ХирургияХирургия является эффективным методом контроля кровохарканья у пациентов с локализованным заболеванием [4], но пациенты, перенесшие операцию, сообщают о смертности от 2% до 18%, что может быть маркером тяжести основного заболевания [29, 112, 113]. Смертность еще больше возрастает при обширном хирургическом вмешательстве или проведении экстренной помощи, достигая 50% [29, 114].Однако у выживших частота рецидивов относительно низкая. Кирал и др. сообщили о 4% смертности при среднем периоде наблюдения 23 месяца [29]. Хирургическое вмешательство также особенно полезно при состояниях с высоким риском рецидива после эмболизации бронхиальной артерии. Для пациентов, у которых хирургическое вмешательство является методом выбора, но которые не являются кандидатами при поступлении, BAE может быть полезной временной мерой [115]. Чтобы определить оптимальное лечение, часто необходимо многопрофильное обсуждение с участием хирурга, респиролога и радиолога. 6.
Кровохарканье остается важной и иногда сложной медицинской проблемой. Ни один диагностический метод не является универсальным, и каждый случай требует индивидуального подхода. В то время как эмболизация бронхиальной артерии остается краеугольным камнем лечения тяжелого или стойкого кровохарканья, многие новые эндоскопические процедуры в последние годы продемонстрировали признаки эффективности. Необходимо получить дополнительные данные о долгосрочных результатах этих процедур. Сравнение с плацебо в дополнение к стандартному лечению также необходимо, поскольку кровохарканье часто проходит спонтанно.Также представляют интерес более крупные плацебо-контролируемые исследования перфузии транексамовой кислоты при кровохарканье. Мало что известно о кровохарканье, и это остается областью интересов для будущих исследований. Конфликт интересовАвторы заявляют, что у них нет конфликта интересов. Когда кашель с кровью — это неотложная проблема? Кашель с кровью, также известный как кровохарканье, может быть очень пугающим. Давайте рассмотрим возможные причины, то, что можно сделать для диагностики основной проблемы, и возможные варианты лечения. Мы также обсудим, когда откашливание крови может быть неотложной ситуацией, но откашливание даже небольшого количества крови может быть опасным. При откашливании трети стакана крови смертность составляет около 30%. Если вы откашлялись от чайной ложки крови или более, не ждите, чтобы записаться на прием. Звоните по телефону 911 Сейчас. Симптомы Кровохарканье может возникать при кровотечении в горле, трахее или в больших или малых дыхательных путях легких (бронхи или бронхиолы).Многие люди описывают свои симптомы как срыгивание слизи с прожилками крови. Важно различать кашель с кровью и кровью, поступающей через рот из других частей тела. «Псевдогемоптизм» — это термин, который описывает срыгивание крови, которая не идет из легких или бронхов. «Гематемезис» — это термин, относящийся к крови, которая поступает из пищевода и желудка (извергающаяся кровь).Взаимодействие с другими людьми ПричиныИллюстрация Нуши Ашджаи, Verywell Если вы кашляете с кровью, это не обязательно означает, что у вас рак легких. Есть много состояний, которые могут вызывать этот симптом, и только одно из них — рак легких. Но поскольку прогноз рака легких тем лучше, чем раньше он диагностирован, важно как можно скорее проконсультироваться с врачом. Кровохарканье — это только симптом только у 7% людей, у которых диагностирован рак легких, и он считается симптомом, наиболее специфичным для диагноза. Наиболее частыми причинами кашля с кровью являются раздражение дыхательных путей от кашля или инфекции.
У детейКашель с кровью у детей, как правило, имеет другие причины, чем аналогичные симптомы у взрослых. Наиболее частые причины — инфекции, такие как пневмония, бронхит и туберкулез. Примерно в трети случаев причина не может быть определена, и симптом исчезает, не обнаружив причины (что-то, называемое «идиопатическим». Основное заболевание сердца является второй по частоте причиной кровохарканья у детей. Когда идти в больницуКашель с кровью может быстро стать неотложной ситуацией.Откашливание более одной чайной ложки крови считается неотложной медицинской помощью. При кашле 100 кубических сантиметров (кубических сантиметров) крови — всего 1/3 стакана — это называется массивным кровохарканьем, и уровень смертности от него превышает 50 процентов. Не пытайтесь водить машину самостоятельно или попросите кого-нибудь водить машину. вас в больницу — звоните 911. Вам также следует немедленно позвонить в службу экстренной помощи, если вы испытываете боль в груди, одышку или головокружение, даже если вы откашляете лишь следы крови. ДиагностикаЕсли вы кашляете кровью — даже очень небольшое количество всего один раз или даже если вы не уверены, что действительно кашляли кровью — важно записаться на прием к врачу. Если возможно, принесите на прием к врачу образец того, что вы кашляли. Обертывание образца полиэтиленовой пленкой или вощеной бумагой может лучше сохранить образец, чем упаковка его тканью. ЭкзаменВаш врач задаст вам несколько вопросов в дополнение к тщательному медицинскому осмотру.Некоторые из них включают:
В зависимости от количества крови, которую вы кашляете, ваш врач сначала захочет убедиться, что ваши дыхательные пути в порядке, чтобы предотвратить аспирацию (вдыхание содержимого, которое находится у вас во рту) и контролировать любое активное кровотечение. ТестыЗатем ваш врач порекомендует тесты, чтобы определить причину. Возможные тесты могут включать:
Если у вас активно кровотечение, компьютерная томография обычно является методом выбора для оценки кровотечения.Лечение будет зависеть от причины ваших симптомов, а также от количества крови, которую вы откашляете. Помните, что если вы кашляете кровью только один раз, и даже если это небольшое количество, крайне важно как можно скорее обратиться к врачу. Важно быть собственным защитником и продолжать задавать вопросы, если ответ не найден. Рак легких часто упускают из виду при регулярном рентгене грудной клетки, поэтому необходимы дальнейшие обследования, в том числе компьютерная томография грудной клетки. Если вы не получаете ответов, подумайте о том, чтобы получить второе мнение. Если ваш врач подозревает, что у вас может быть рак легких, вы можете узнать больше о том, как диагностируется рак легких, чего вы можете ожидать, и ваших возможных факторах риска рака легких (это выходит далеко за рамки курения и от 10% до 15% легких. диагноз рака возникает у никогда не куривших). Не упускайте шанс, что у вас может быть рак легких, пока диагноз не будет исключен. Рак легких встречается у некурящих. Это происходит у молодых людей. И у женщин это почти так же часто, как и у мужчин. К сожалению, среднее время между появлением симптомов и постановкой диагноза рака легких составляет 12 месяцев — время, в течение которого лечение часто может повлиять на исход болезни. ЛечениеВажным шагом в борьбе с кровохарканьем является поиск и лечение основной причины, но иногда симптом необходимо лечить напрямую (и немедленно), даже если причина не совсем ясна. Первый шаг в лечении кровохарканья — убедиться, что дыхательные пути защищены.Может потребоваться интубация (введение эндотрахеальной трубки), особенно при массивном кровотечении. Когда кровотечение легкое, лечение может быть направлено на устранение основной причины. В противном случае можно рассмотреть следующие варианты. Бронхоскопические вариантыЕсть несколько методов, которые можно использовать во время бронхоскопии для остановки кровотечения, но они наиболее эффективны, когда кровотечение легкое или умеренное. Некоторые варианты включают:
Эмболизация бронхиальной артерииКогда кровотечение очень значительное (массивное кровохарканье), бронхоскопические процедуры гораздо менее эффективны. В настоящее время эмболизация бронхиальной артерии рекомендуется в качестве первой линии при массивном кровохарканье и может быть довольно эффективной (хотя вероятность успеха выше, если причиной является другой диагноз, а не рак). В этой процедуре катетер вводится в артерию в верхней части бедра (бедренную артерию) и продвигается до легочной артерии. Затем для эмболизации артерии (образования сгустка) могут использоваться различные вещества, такие как желатиновая губка, частицы ПВХ или металлическая спираль. ХирургияХирургическое вмешательство требуется реже, чем раньше, при кровохарканье, но все еще часто используется в таких ситуациях, как массивное кровохарканье из-за травмы. Хирургическое вмешательство может быть выполнено минимально инвазивным способом (торакоскопический доступ с использованием видео) или открытым способом.Чаще всего выполняется резекция клина легочной ткани в области кровотечения (субдолевая резекция). Большинство кровотечений в дыхательных путях происходит из бронхиальных артерий, и эмболизация бронхиальной артерии (по сути, введение сгустка в артерию) часто является эффективным лечением. Слово от VerywellКашель с кровью может быть пугающим симптомом, и причины могут быть от легких, например раздражение дыхательных путей от кашля, до таких серьезных, как рак легких или тромб в легких.Даже небольшое кровотечение в легкие может быть опасным из-за риска аспирации (и удушья). Откашливание только чайной ложки крови считается неотложной медицинской помощью. Хотя и страшно, но даже при активном кровотечении многое можно сделать. Эмболизация бронхиальной артерии часто бывает очень эффективной в ситуации, которая в противном случае могла бы быть опасной для жизни. Хотя кашель с кровью является первым симптомом только 7% случаев рака легких, важно исключить такую возможность у взрослых независимо от факторов риска.Как и в случае с другими видами рака, чем раньше будет диагностирован рак легких, тем больше шансов на излечение. Первая помощь при сильном кровотеченииОбщие вопросы по оказанию первой помощи больным с сильным кровотечениемЧто мне делать, если кровотечение просачивается через предмет, которым я давил на рану?Что делать, если в рану попал какой-то предмет?Следует ли промывать рану?Человек выглядит бледным, ему холодно и кружится голова.Что это значит?Стоит ли мне беспокоиться об инфекции или подхвате чего-то от их крови?Как мне помочь младенцу или ребенку, у которого идет кровотечение из носа?Что мне делать, если кровотечение просачивается через предмет, которым я давил на рану?Не снимайте его, а положите еще что-нибудь (например, футболки и кухонные полотенца) и продолжайте прижимать. Позвоните по номеру 999 как можно скорее. Если вы не можете позвонить в службу 999, попросите кого-нибудь сделать это. Вернуться к вопросам Что делать, если в рану попал какой-то предмет?Не снимайте его — он помогает заткнуть отверстие и остановить кровоток. Вместо этого надавите на объект. Удаление предмета из раны может значительно усилить кровотечение. Вернуться к вопросам Следует ли промывать рану?Не промывайте сильно кровоточащую рану. Вы можете заставить его кровоточить еще больше. При мелких порезах и ссадинах вы можете промыть рану, чтобы удалить грязь. Вам также следует промывать укусы животных мыльной водой, если они не сильно кровоточат. Вернуться к вопросам Человек выглядит бледным, ему холодно и кружится голова. Что это значит?Это означает, что в организме недостаточно крови. Это может быть опасно для жизни, потому что очень быстро может привести к другим состояниям, таким как недостаток кислорода в тканях тела, что может вызвать сердечный приступ или повреждение органов.Эта физическая реакция на травму или болезнь называется шоком. Это отличается от эмоциональной реакции на инцидент, когда вы можете почувствовать «шок». Если вы подозреваете, что кто-то в шоке:
Вернуться к вопросам Стоит ли мне беспокоиться об инфекции или подхвате чего-то от их крови?Нет, если у вас нет пореза, вы вряд ли заразитесь или заразите их. Если вас беспокоит инфекция, вы можете использовать полиэтиленовый пакет или пластиковые перчатки в качестве барьера или заставить их надавливать на рану собственной рукой. Вернуться к вопросам Как мне помочь ребенку, у которого идет кровотечение из носа?Узнайте, как помочь ребенку, у которого идет кровотечение из носа. Вернуться к вопросам Напишите нам, если у вас есть другие вопросы по оказанию первой помощи человеку с сильным кровотечением. % PDF-1.4 конечный поток Кашель с кровью — Заболевания легких и дыхательных путейКашель с кровью из дыхательных путей называется кровохарканьем.Количество продуцируемой крови может варьироваться от нескольких полосок крови, смешанных с нормальной мокротой, до большого количества чистой крови. В зависимости от причины кровохарканья могут присутствовать другие симптомы, такие как жар и затрудненное дыхание. ПричиныХотя кровохарканье может пугать, большинство причин оказывается несерьезным. Мокрота с прожилками крови часто встречается при многих легких респираторных заболеваниях, таких как инфекции верхних дыхательных путей (URI) и вирусный бронхит. Иногда причиной является кровь из носа, которая попала в горло, а затем откашливается.Такая кровь не считается кровохарканьем. Общие причиныИнфекция — наиболее частая причина (см. Таблицу Некоторые причины и особенности кровохарканья). У взрослых от 70 до 90% случаев вызваны У детей частыми причинами являются
Менее частые причиныРак легких, который начинается в легких, является важной причиной у курильщиков старше 40 лет.Однако рак, распространившийся на легкие из других частей тела, редко вызывает кровохарканье. Грибковая инфекция, вызванная Aspergillus (называемая аспергиллезом), все чаще признается причиной, но не так часто, как рак. Возможная причина — туберкулез. Другие причины включают сгусток крови в артерии легкого (тромбоэмболия легочной артерии) и, реже, воспаление кровеносных сосудов (васкулит) в легком, например синдром Гудпасчера или гранулематоз с полиангиитом. Массивное кровохарканьеМассивное кровохарканье — это образование более чем около пинты (около 600 миллилитров) крови в течение 24 часов. К наиболее частым причинам относятся следующие: Факторы рискаНекоторые состояния повышают риск того, что кровохарканье вызвано серьезным заболеванием:
ОценкаСледующая информация может помочь людям решить, нужна ли оценка врача, и помочь им понять, чего ожидать во время оценки. Предупреждающие знакиУ людей с кровохарканьем особую озабоченность вызывают следующие симптомы:
Когда обращаться к врачуЛюдям с предупреждающими знаками следует немедленно обращаться в больницу.Людям без настораживающих признаков, у которых есть факторы риска серьезных заболеваний, и тем, у кого имеется не только мокрота с прожилками крови, следует обратиться к врачу через день или два. Если у людей есть только мокрота с прожилками крови (которая обычно вызвана инфекцией верхних дыхательных путей), осмотр врача не является таким срочным. Люди могут позвонить врачу, который может решить, нужно ли и как быстро их осмотреть, основываясь на их симптомах, истории болезни и других факторах. Обычно задержка на несколько дней не вредна. Чем занимается врачВрачи сначала задают вопросы о симптомах и истории болезни человека, а затем проводят медицинский осмотр. То, что врачи обнаруживают при анамнезе и физическом осмотре, часто указывает на причину и анализы, которые могут потребоваться (Некоторые причины и особенности кровохарканья). Врачи спрашивают
Врачи определяют, действительно ли кровь кашлялась (а не рвота и не капала в заднюю часть горла из-за носового кровотечения). Врачи спрашивают людей об их истории болезни (если она еще не известна) и факторах риска по причинам. Частые носовые кровотечения, легкие синяки или заболевания печени в анамнезе предполагают возможное нарушение свертываемости крови. Врачи проверяют препараты, которые принимает человек, чтобы проверить наличие препаратов, подавляющих свертывание крови (антикоагулянтов). Во время медицинского осмотра врачи проверяют жизненно важные признаки, чтобы проверить на лихорадку, учащенное сердцебиение или частоту дыхания, а также на низкий уровень кислорода в крови.Они проводят полное обследование сердца и легких, осматривают вены шеи на наличие признаков полноты, таких как выпуклость, и проверяют ноги на отечность. Отечность на одной ноге может указывать на сгусток крови (тромбоз глубоких вен). Отечность обеих ног может указывать на сердечную недостаточность. Врачи также исследуют брюшную полость, кожу и слизистые оболочки. Во время обследования человека просят кашлять. Если откашливается кровь, врач отмечает ее цвет и количество крови. Врачи также проверяют нос и рот на предмет кровотечения. Сведения из анамнеза и обследования помогают врачам определить причину. Ощущение постназального подтекания или кровотечения из носа, особенно без кашля, может означать, что кашляющая кровь капала по задней стенке горла из носа. Тошнота и рвота материалом черного, коричневого или цвета кофейной гущи обычно означают, что кровь из желудка или кишечника рвота, а не кашель. Пенистая мокрота, ярко-красная кровь и, если ее количество очень большое, ощущение удушья обычно означают, что кровь из трахеи или легких (так называемое истинное кровохарканье). Если кашель только начался, и если у человека хорошее здоровье и нет факторов риска туберкулеза, грибковой инфекции или тромбоэмболии легочной артерии, причиной обычно является острая респираторная инфекция, например, бронхит. Если кашель с кровью вызван заболеванием сердца или легких, у человека почти всегда уже было диагностировано это заболевание сердца или легких. То есть кашель с кровью обычно не является первым признаком сердечного или легочного заболевания. Некоторые причины и особенности кровохарканья
ТестированиеЕсли кровохарканье тяжелое, стойкое или необъяснимое, необходимо обследование. Если люди откашлялись от большого количества крови, их лечат, и их состояние стабилизируется до проведения обследования. Обычно делается рентген грудной клетки. Если рентгеновский снимок грудной клетки не соответствует норме или если у человека есть симптомы или факторы риска определенного заболевания, выполняется компьютерная томография (КТ) и бронхоскопия. При бронхоскопии в дыхательное горло и бронхи вводят гибкий зонд для определения места кровотечения. Иногда бронхоскопия необходима для подтверждения того, что кровь кашляет из нижних дыхательных путей, а не из носа, желудка или кишечника. Если легочная эмболия кажется возможной, врачи проводят КТ с использованием рентгеноконтрастного вещества, чтобы показать кровеносные сосуды (так называемая КТ-ангиография), или сканирование с использованием радиоактивного маркера (так называемое сканирование перфузии легких).В зависимости от результатов сканирования может быть проведена легочная артериография. Врачи часто проверяют наличие рака легких, особенно у курильщиков старше 40 лет (и даже у молодых курильщиков, если они начали курить в подростковом возрасте), даже если в мокроте есть только прожилки крови. У большинства людей общий анализ крови и анализы крови, которые оценивают способность крови к свертыванию, выполняются для выявления проблем со свертыванием крови. Несмотря на тестирование, причина кровохарканья не выявляется у 30-40% людей.Однако при сильном кровохарканье причина обычно определяется. ЛечениеПри кровотечении могут образовываться сгустки, которые блокируют дыхательные пути и приводят к дальнейшим проблемам с дыханием. Таким образом, кашель важен для очистки дыхательных путей, и его не следует подавлять с помощью средств от кашля (противокашлевых препаратов). Кровохарканье может быть легким и прекратиться само по себе или после успешного лечения расстройства, вызвавшего кровотечение (например, сердечная недостаточность или инфекция). Если большой сгусток блокирует основные дыхательные пути, врачам, возможно, придется удалить сгусток с помощью бронхоскопии. В редких случаях кровохарканье бывает тяжелым или не проходит само по себе. В таком случае, возможно, потребуется ввести трубку через рот или нос в дыхательное горло или опустить в дыхательные пути, чтобы сохранить дыхательные пути открытыми. Если источником кровотечения является крупный кровеносный сосуд, врач может попытаться закрыть кровоточащий сосуд с помощью процедуры, называемой ангиографией и эмболизацией бронхиальной артерии.Используя рентгеновские лучи в качестве руководства, врач вводит катетер в сосуд, а затем вводит химическое вещество, фрагменты желатиновой губки или проволочную спираль, чтобы заблокировать кровеносный сосуд и тем самым остановить кровотечение. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||



 Мы можем помочь вам составить план игры.
Мы можем помочь вам составить план игры. )
)
 [35]
[35] [28]
[28] Вопрос о том, следует ли проводить бронхоскопию или КТ дальше, является предметом разногласий, но недавние исследования, как правило, демонстрируют превосходство КТ в диагностике причины кровохарканья. В проспективном исследовании, включающем 87 пациентов с тяжелым кровохарканьем, Chalumeau-Lemoine et al.[43] продемонстрировали эквивалентность гибкой бронхоскопии и компьютерной томографии для определения источника кровотечения. Однако компьютерная томография позволила значительно лучше определить причину кровохарканья (86% против 70%) и привела к изменению подхода к лечению у 22%. Nielsen et al. [44] показали, что бронхоскопия не увеличивает чувствительность КТ, если выполняется для исключения рака после эпизода кровохарканья (0,97 против 0,92). Bønløkke et al. [45] получили аналогичные результаты в ретроспективном обзоре 379 пациентов.КТ также является важным инструментом, помогающим проводить процедуру эмболизации [46–48].
Вопрос о том, следует ли проводить бронхоскопию или КТ дальше, является предметом разногласий, но недавние исследования, как правило, демонстрируют превосходство КТ в диагностике причины кровохарканья. В проспективном исследовании, включающем 87 пациентов с тяжелым кровохарканьем, Chalumeau-Lemoine et al.[43] продемонстрировали эквивалентность гибкой бронхоскопии и компьютерной томографии для определения источника кровотечения. Однако компьютерная томография позволила значительно лучше определить причину кровохарканья (86% против 70%) и привела к изменению подхода к лечению у 22%. Nielsen et al. [44] показали, что бронхоскопия не увеличивает чувствительность КТ, если выполняется для исключения рака после эпизода кровохарканья (0,97 против 0,92). Bønløkke et al. [45] получили аналогичные результаты в ретроспективном обзоре 379 пациентов.КТ также является важным инструментом, помогающим проводить процедуру эмболизации [46–48]. Выполнение компьютерной томографии требует, чтобы пациента доставили в место, где врач может быть недостаточно подготовлен для лечения массивного кровотечения. В определенных ситуациях предпочтительнее профилактически обезопасить дыхательные пути пациента перед транспортировкой в радиологическое отделение, но случаи необходимо оценивать индивидуально.Хотя КТ лучше определяет причину кровотечения, бронхоскопия имеет несколько преимуществ перед КТ. Бронхоскопия может проводиться у постели больного и не требует транспортировки пациента. Это может быть полезным инструментом для защиты дыхательных путей, если бронхоскопист имеет опыт работы с техниками легочной изоляции, и может разрешить эндобронхиальное лечение, как упомянуто далее в этом обзоре. Однако при активном кровохарканье бронхоскопия может стимулировать кашель и, следовательно, усилить кровотечение.По этой причине часто безопаснее отложить бронхоскопию до тех пор, пока не будет выполнена первоначальная эмболизация бронхиальной артерии, когда у пациента наблюдается тяжелое кровохарканье.
Выполнение компьютерной томографии требует, чтобы пациента доставили в место, где врач может быть недостаточно подготовлен для лечения массивного кровотечения. В определенных ситуациях предпочтительнее профилактически обезопасить дыхательные пути пациента перед транспортировкой в радиологическое отделение, но случаи необходимо оценивать индивидуально.Хотя КТ лучше определяет причину кровотечения, бронхоскопия имеет несколько преимуществ перед КТ. Бронхоскопия может проводиться у постели больного и не требует транспортировки пациента. Это может быть полезным инструментом для защиты дыхательных путей, если бронхоскопист имеет опыт работы с техниками легочной изоляции, и может разрешить эндобронхиальное лечение, как упомянуто далее в этом обзоре. Однако при активном кровохарканье бронхоскопия может стимулировать кашель и, следовательно, усилить кровотечение.По этой причине часто безопаснее отложить бронхоскопию до тех пор, пока не будет выполнена первоначальная эмболизация бронхиальной артерии, когда у пациента наблюдается тяжелое кровохарканье.

 При неатрогенном кровохарканье гибкая бронхоскопия является важной процедурой, позволяющей одновременно определить источник кровотечения, провести эндоскопическое лечение и выполнить изоляцию легких для защиты непораженного легкого.В последние годы сообщалось о многих бронхоскопических методах лечения значительных кровотечений с интересным показателем успеха [16].
При неатрогенном кровохарканье гибкая бронхоскопия является важной процедурой, позволяющей одновременно определить источник кровотечения, провести эндоскопическое лечение и выполнить изоляцию легких для защиты непораженного легкого.В последние годы сообщалось о многих бронхоскопических методах лечения значительных кровотечений с интересным показателем успеха [16]. Жесткая бронхоскопия позволяет бронхоскопистам выполнить местную тампонаду кровотечения, если источник кровотечения центральный, и использовать широкий спектр эндоскопических методов. Жесткая бронхоскопия также позволяет проводить выборочную интубацию для легочной изоляции в случае катастрофического кровотечения.
Жесткая бронхоскопия позволяет бронхоскопистам выполнить местную тампонаду кровотечения, если источник кровотечения центральный, и использовать широкий спектр эндоскопических методов. Жесткая бронхоскопия также позволяет проводить выборочную интубацию для легочной изоляции в случае катастрофического кровотечения. Однако во время бронхоскопии для остановки кровотечения часто используется меньший объем холодного физиологического раствора. Насколько нам известно, эффективность малого объема эндобронхиального холодного физиологического раствора для контроля эндобронхиального кровотечения никогда не изучалась.
Однако во время бронхоскопии для остановки кровотечения часто используется меньший объем холодного физиологического раствора. Насколько нам известно, эффективность малого объема эндобронхиального холодного физиологического раствора для контроля эндобронхиального кровотечения никогда не изучалась. Кратковременного рецидива не было. Терлипрессин был связан с небольшим, но статистически значимым влиянием на частоту сердечных сокращений и артериальное давление.
Кратковременного рецидива не было. Терлипрессин был связан с небольшим, но статистически значимым влиянием на частоту сердечных сокращений и артериальное давление. Немедленный контроль кровотечения был достигнут у 56 из 57 пациентов (98%). Пациенту с хроническим кровотечением было проведено успешное хирургическое лечение. Сеточка ORC рассасывалась у всех пациентов, но у 9% пациентов развилась постобструктивная пневмония. Рецидивов кровотечений не наблюдалось. Два других недавних небольших исследования показали аналогичные хорошие результаты без инфекционных осложнений [65, 66].
Немедленный контроль кровотечения был достигнут у 56 из 57 пациентов (98%). Пациенту с хроническим кровотечением было проведено успешное хирургическое лечение. Сеточка ORC рассасывалась у всех пациентов, но у 9% пациентов развилась постобструктивная пневмония. Рецидивов кровотечений не наблюдалось. Два других недавних небольших исследования показали аналогичные хорошие результаты без инфекционных осложнений [65, 66]. Пациент с бронхоэктазами наблюдался без дальнейшего вмешательства и развился благоприятно. Coiffard et al. [68] описали случай 76-летней женщины с метастатической аденокарциномой легких, у которой наблюдалось стойкое кровохарканье, несмотря на две попытки BAE и неудачную установку эндобронхиального патрубка.Клей на основе цианоакрилата смешивали с йодсодержащим контрастом для обеспечения рентгеноскопического контроля и последующей визуализации положения клея. Скорость немедленного ответа была хорошей, рецидивов не наблюдалось через 48 часов. Chawla et al. [70] ретроспективно сообщили об использовании клея в 168 случаях легкого или умеренного кровохарканья, сохраняющегося после 7 дней лечения, или тяжелого кровохарканья. Непосредственный контроль кровохарканья достигнут у 151 пациента (89,9%). У всех 17 пациентов без непосредственного контроля наблюдались очень кратковременные рецидивы, и всем им было выполнено повторное нанесение клея.Тринадцать из них (7,7%) ответили на повторное нанесение клея, что составило 97,6%.
Пациент с бронхоэктазами наблюдался без дальнейшего вмешательства и развился благоприятно. Coiffard et al. [68] описали случай 76-летней женщины с метастатической аденокарциномой легких, у которой наблюдалось стойкое кровохарканье, несмотря на две попытки BAE и неудачную установку эндобронхиального патрубка.Клей на основе цианоакрилата смешивали с йодсодержащим контрастом для обеспечения рентгеноскопического контроля и последующей визуализации положения клея. Скорость немедленного ответа была хорошей, рецидивов не наблюдалось через 48 часов. Chawla et al. [70] ретроспективно сообщили об использовании клея в 168 случаях легкого или умеренного кровохарканья, сохраняющегося после 7 дней лечения, или тяжелого кровохарканья. Непосредственный контроль кровохарканья достигнут у 151 пациента (89,9%). У всех 17 пациентов без непосредственного контроля наблюдались очень кратковременные рецидивы, и всем им было выполнено повторное нанесение клея.Тринадцать из них (7,7%) ответили на повторное нанесение клея, что составило 97,6%. За 6-месячный период наблюдения, в течение которого пациентов можно было лечить от состояний, вызывающих у них кровохарканье, не было отмечено рецидивов.
За 6-месячный период наблюдения, в течение которого пациентов можно было лечить от состояний, вызывающих у них кровохарканье, не было отмечено рецидивов. Некоторые авторы перед выполнением гибкой бронхоскопии сначала стабилизируют дыхательные пути с помощью жесткого бронхоскопа [75]. Затем патрубок устанавливается таким образом, чтобы перекрыть сегментарный дыхательный путь, из которого происходит кровотечение. В нескольких отчетах о клинических случаях описывалась эта техника в различных условиях [75–77]. Kho et al. Опубликовали интересный случай успешного использования ССИЗ после неудачного ВАЭ. [76]. Патрубки были удалены через 4 дня без дальнейшего повторения. Ретроспективный обзор Bylicki et al.[75] включили 9 пациентов и продемонстрировали эффективность 78%. В большинстве случаев EESS была временной техникой: 7 пациентов были направлены на лечение BAE, а 2 пациента — на торакальную операцию. Один пациент получил EESS в качестве окончательного лечения. Патрубки были удалены в среднем через 4 дня, и у 2 пациентов был поздний рецидив кровохарканья.
Некоторые авторы перед выполнением гибкой бронхоскопии сначала стабилизируют дыхательные пути с помощью жесткого бронхоскопа [75]. Затем патрубок устанавливается таким образом, чтобы перекрыть сегментарный дыхательный путь, из которого происходит кровотечение. В нескольких отчетах о клинических случаях описывалась эта техника в различных условиях [75–77]. Kho et al. Опубликовали интересный случай успешного использования ССИЗ после неудачного ВАЭ. [76]. Патрубки были удалены через 4 дня без дальнейшего повторения. Ретроспективный обзор Bylicki et al.[75] включили 9 пациентов и продемонстрировали эффективность 78%. В большинстве случаев EESS была временной техникой: 7 пациентов были направлены на лечение BAE, а 2 пациента — на торакальную операцию. Один пациент получил EESS в качестве окончательного лечения. Патрубки были удалены в среднем через 4 дня, и у 2 пациентов был поздний рецидив кровохарканья. [78]. Они ретроспективно сообщили о 19 случаях, когда использовался только тромбин. Один только тромбин оказался очень эффективным в 15 случаях, частично эффективным в одном случае и неэффективным в 4 случаях. Комбинация FT использовалась в 14 случаях, которые продемонстрировали очень хороший ответ в 11 случаях и частичный ответ в 3 случаях. В проспективном исследовании 11 пациентов с тяжелым кровохарканьем de Gracia et al. [79] получили немедленный контроль кровотечения у всех пациентов после инъекции комбинации FT. У двух пациентов был кратковременный рецидив тяжелого кровохарканья, а у одного — длительный рецидив.Другие истории болезни и небольшие серии продемонстрировали аналогичные результаты [80, 81].
[78]. Они ретроспективно сообщили о 19 случаях, когда использовался только тромбин. Один только тромбин оказался очень эффективным в 15 случаях, частично эффективным в одном случае и неэффективным в 4 случаях. Комбинация FT использовалась в 14 случаях, которые продемонстрировали очень хороший ответ в 11 случаях и частичный ответ в 3 случаях. В проспективном исследовании 11 пациентов с тяжелым кровохарканьем de Gracia et al. [79] получили немедленный контроль кровотечения у всех пациентов после инъекции комбинации FT. У двух пациентов был кратковременный рецидив тяжелого кровохарканья, а у одного — длительный рецидив.Другие истории болезни и небольшие серии продемонстрировали аналогичные результаты [80, 81]. Nd: YAG и Nd: YAP лазеры с длинами волн 1060 и 1340 нм, соответственно, являются наиболее часто используемыми лазерами в бронхоскопии, поскольку они обеспечивают лучший эффект коагуляции.С другой стороны, лазеры, такие как лазеры CO 2 , имеют гораздо большую длину волны, 10 600 нм, и будут обеспечивать больший режущий эффект.
Nd: YAG и Nd: YAP лазеры с длинами волн 1060 и 1340 нм, соответственно, являются наиболее часто используемыми лазерами в бронхоскопии, поскольку они обеспечивают лучший эффект коагуляции.С другой стороны, лазеры, такие как лазеры CO 2 , имеют гораздо большую длину волны, 10 600 нм, и будут обеспечивать больший режущий эффект.
 В ретроспективном обзоре пациентов с эндобронхиальными поражениями и кровохарканьем Morice et al. продемонстрировали 100% немедленную остановку кровотечения с аргоновой плазмой без рецидивов в течение среднего периода наблюдения 97 ± 92 дней. Помимо применения при эндобронхиальных опухолях, коагуляция аргоновой плазмы также применялась в случаях гемангиомы [89–91] и эндобронхиального эндометриоза [92].
В ретроспективном обзоре пациентов с эндобронхиальными поражениями и кровохарканьем Morice et al. продемонстрировали 100% немедленную остановку кровотечения с аргоновой плазмой без рецидивов в течение среднего периода наблюдения 97 ± 92 дней. Помимо применения при эндобронхиальных опухолях, коагуляция аргоновой плазмы также применялась в случаях гемангиомы [89–91] и эндобронхиального эндометриоза [92]. Это может привести к драматическим результатам в контексте тяжелого кровохарканья.
Это может привести к драматическим результатам в контексте тяжелого кровохарканья. К легочной изоляции не следует относиться легкомысленно, особенно у нестабильных пациентов с активным тяжелым кровохарканьем.Это было продемонстрировано в проспективном исследовании [97], в ходе которого анестезиологов с ограниченным торакальным опытом попросили вставить двухпросветную эндотрахеальную трубку, бронхиальный блокатор Univent (Fuji ™, Токио, Япония) и бронхиальный блокатор Arndt (Cook Medical ™). , Блумингтон, Индиана, США) в условиях плановой хирургии. Было предпринято двадцать две процедуры с каждым устройством, всего 66. Двадцать пять (38%) попыток закончились неудачей. Частота отказов всех трех устройств была одинаковой. Через шесть минут после прохождения голосовых связок эндотрахеальной трубкой менее половины устройств были размещены должным образом, а через десять минут более одной трети устройств не были установлены правильно.
К легочной изоляции не следует относиться легкомысленно, особенно у нестабильных пациентов с активным тяжелым кровохарканьем.Это было продемонстрировано в проспективном исследовании [97], в ходе которого анестезиологов с ограниченным торакальным опытом попросили вставить двухпросветную эндотрахеальную трубку, бронхиальный блокатор Univent (Fuji ™, Токио, Япония) и бронхиальный блокатор Arndt (Cook Medical ™). , Блумингтон, Индиана, США) в условиях плановой хирургии. Было предпринято двадцать две процедуры с каждым устройством, всего 66. Двадцать пять (38%) попыток закончились неудачей. Частота отказов всех трех устройств была одинаковой. Через шесть минут после прохождения голосовых связок эндотрахеальной трубкой менее половины устройств были размещены должным образом, а через десять минут более одной трети устройств не были установлены правильно. Этот метод обычно выполняется под прямой визуализацией, когда бронхоскоп направляет трубку в главный бронх перед надуванием баллона. Этот метод, на наш взгляд, самый простой в исполнении, не требует специального оборудования и имеет наименьшую стоимость. Главный недостаток этого метода — опасность смещения трубки проксимально.Этот риск особенно велик, когда необходимо интубировать правый главный бронх, который короче. В этой ситуации бронхоскопист должен быть осторожен, чтобы не закрыть правую верхнюю долю.
Этот метод обычно выполняется под прямой визуализацией, когда бронхоскоп направляет трубку в главный бронх перед надуванием баллона. Этот метод, на наш взгляд, самый простой в исполнении, не требует специального оборудования и имеет наименьшую стоимость. Главный недостаток этого метода — опасность смещения трубки проксимально.Этот риск особенно велик, когда необходимо интубировать правый главный бронх, который короче. В этой ситуации бронхоскопист должен быть осторожен, чтобы не закрыть правую верхнюю долю. Arndt BB вводится в нужное положение, пропуская бронхоскоп через петлю на конце BB и используя бронхоскоп в качестве направляющей для установки блокатора на место. Univent BB — это эндотрахеальная трубка с каналом, встроенным в ее стенку. Как только эндотрахеальная трубка установлена, BB можно продвинуть в нужное положение под бронхоскопическим контролем. Его дистальный конец изогнут, а вращение проксимального конца ВВ позволяет направить его дистальный конец в желаемый основной стержень.Основное преимущество BB заключается в том, что их можно использовать для изоляции доли или даже сегмента, и их просто нужно спустить, чтобы исследовать источник кровотечения дистально.
Arndt BB вводится в нужное положение, пропуская бронхоскоп через петлю на конце BB и используя бронхоскоп в качестве направляющей для установки блокатора на место. Univent BB — это эндотрахеальная трубка с каналом, встроенным в ее стенку. Как только эндотрахеальная трубка установлена, BB можно продвинуть в нужное положение под бронхоскопическим контролем. Его дистальный конец изогнут, а вращение проксимального конца ВВ позволяет направить его дистальный конец в желаемый основной стержень.Основное преимущество BB заключается в том, что их можно использовать для изоляции доли или даже сегмента, и их просто нужно спустить, чтобы исследовать источник кровотечения дистально. Основными недостатками DLT являются техническая сложность правильного позиционирования и небольшой размер двух просветов, которые не позволяют пройти терапевтическому бронхоскопу.
Основными недостатками DLT являются техническая сложность правильного позиционирования и небольшой размер двух просветов, которые не позволяют пройти терапевтическому бронхоскопу. Однако развитие тромбоэмболии легочной артерии было описано в двух различных отчетах о пациентах, получавших ТХА.Кокрановский систематический обзор, включающий два рандомизированных контролируемых испытания (РКИ), оценивающих эффективность и безопасность антифибринолитических средств при кровохарканье всех причин, также был опубликован в 2012 году и пересмотрен в 2016 году [103]. Объединенные результаты 2 РКИ из Таиланда [104] (46 пациентов, пероральный прием ТХА) и Руиса [105] (24 пациента, ТХА внутривенно) показали значительное сокращение времени кровотечения в пользу группы ТХА, но не повлияли на ремиссия кровохарканья на семь дней.
Однако развитие тромбоэмболии легочной артерии было описано в двух различных отчетах о пациентах, получавших ТХА.Кокрановский систематический обзор, включающий два рандомизированных контролируемых испытания (РКИ), оценивающих эффективность и безопасность антифибринолитических средств при кровохарканье всех причин, также был опубликован в 2012 году и пересмотрен в 2016 году [103]. Объединенные результаты 2 РКИ из Таиланда [104] (46 пациентов, пероральный прием ТХА) и Руиса [105] (24 пациента, ТХА внутривенно) показали значительное сокращение времени кровотечения в пользу группы ТХА, но не повлияли на ремиссия кровохарканья на семь дней. В группе лечения нежелательных явлений не отмечалось.
В группе лечения нежелательных явлений не отмечалось.
 Заключение
Заключение Поначалу это также может сбивать с толку. Действительно ли кровь идет из легких, из носа, из пищевода или из желудка? Хотя кровохарканье является наиболее специфическим симптомом рака легких, чаще всего оно возникает по доброкачественной причине.Взаимодействие с другими людьми
Поначалу это также может сбивать с толку. Действительно ли кровь идет из легких, из носа, из пищевода или из желудка? Хотя кровохарканье является наиболее специфическим симптомом рака легких, чаще всего оно возникает по доброкачественной причине.Взаимодействие с другими людьми При кашле кровь часто смешивается с мокротой и может иметь пузырьковый вид.
При кашле кровь часто смешивается с мокротой и может иметь пузырьковый вид. Некоторые возможные причины мокроты с прожилками крови включают:
Некоторые возможные причины мокроты с прожилками крови включают:
 Проблема в том, что кашель с кровью может быстро вызвать обструкцию дыхательных путей и аспирацию крови в легкие.
Проблема в том, что кашель с кровью может быстро вызвать обструкцию дыхательных путей и аспирацию крови в легкие.