Болезни гипоталамуса: нарушения, причины и способы лечения
Гипоталамус – это железа, которая находится в промежуточном мозге. Она регулирует деятельность соматомоторной, эндокринной и вегетативной систем организма. Контролирует гомеостаз и психо – эмоциональное состояние человека.
Болезни гипоталамуса приводят к нарушению процессов водно-электролитного обмена, терморегуляции, пищевым и психическим дисфункциям.
Это проявляется симптомами: резкие скачки температуры тела в течение суток, расстройство аппетита (булимия, анорексия), чрезмерная жажда или наоборот – обезвоживание организма и прочее.
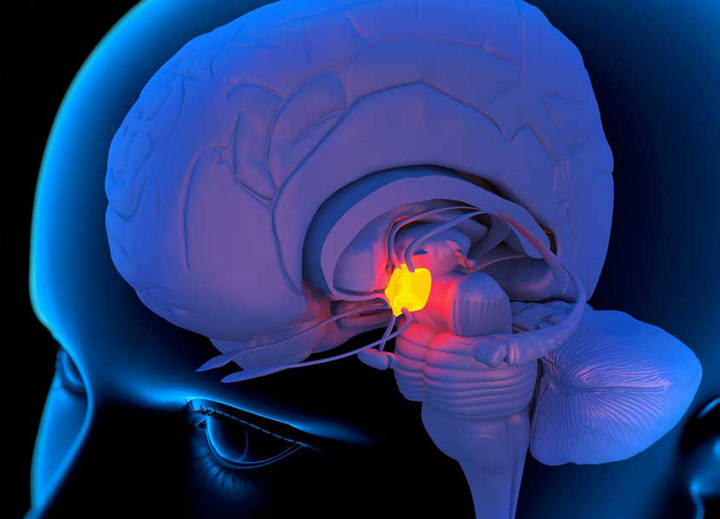
Гипоталамические дисфункции
Это совокупность симптомов, которые появляются вследствие нарушения процессов обмена и питания организма, цикла менструации, неправильной работы сердечно – сосудистой и нервной систем. Клинической картиной проявления гипатоламо – гипофизной дисфункции является:
| Стабильно повышенная либо пониженная температура тела. | Иногда показатели могут носить зигзагообразный характер. |
|---|---|
| Изменения в состояниях сна и бодрствования. | Повышенная сонливость, либо отсутствие сна. Изменение биологического ритма организма. Бодрствование – ночью, сон – днём. |
| Нарушения в работе сердца, лёгких, желудочно–кишечного тракта вследствие вегетативной дисфункции нервной системы. | Вегетативные кризы, повышенная потливость. |
| Изменение обмена веществ в организме: | избыточная масса тела, или истощение. |
| Нарушения половых функций: | акселерация, выделение молозива из грудных желез, не обусловленное кормлением. Бесконтрольное сексуальное поведение. |
| Нарушения психо–эмоционального состояния: | ярость, страх, апатия, тревожность, депрессия. |

Вегетативная дисфункция проявляется такими характерными симптомами:
- Изменяется ритм сердца.
- Частые перепады артериального давления.
- Нарушения циркуляции крови по сосудам. Как следствие – бледность, синюшность, либо чрезмерная краснота кожных покровов. Приливы и ощущение жара, либо наоборот, зябкость в теле, холодные конечности.
- Боль в области сердца различного характера, на которые не оказывает влияния физическая нагрузка, и которые не проходят после приёма валидола или нитроглицерина.
- Изменение дыхания: нехватка воздуха, ощущение недостаточности вдоха, остановки дыхания. Эта дисфункция зачастую вызывает головные боли и состояния, предшествующие потере сознания. Часто из – за гипоксии человек ощущает состояние потери реальности происходящего.
- Изменение моторики пищевода, желудка, кишечника. Проявляются болью в этих органах, отрыжкой воздухом, рвотой, тяжестью и вздутием в животе.
- Нарушения потоотделения. Избыточное выделение пота, особенно на внутренних поверхностях конечностей.
- Нарушение сексуальной функции. У мужчин появляются проблемы с эрекцией и эякуляцией, у женщин – вагинизм и аноргазмия.
- Параксизмы вегето – сосудистой системы. Возникают из–за нарушения деятельности вегетативной системы. Могут быть:
- симпатико–адреналический криз. Возникают головная боль, сердцебиение, онемение и ощущение холода в конечностях. Резко повышается артериальное давление, появляется двигательная активность, страх, ажитация.
- вагоинсулярный криз. Ощущение жара в области лица и головы, удушье, боль в желудке, замедление частоты ударов сердца. Головокружение, интенсивное потоотделение. Вдох воздуха затруднён. Возможны аллергические проявления в виде крапивницы или отека слизистой горла.
- смешанный криз. Сочетает в себе симптомы двух предыдущих.
Гипоталамические дисфункции носят длительное течение с последующим переходом в хроническую форму расстройства. Для них характерны периоды обострения.
Нарушение пищевого поведения
Гипоталамус принимает участие в регулировании аппетита: вентролатеральное ядро гипоталамуса отвечает за чувство голода человека, вентромедиальное ядро – за чувство насыщения.
При разрушении латерального ядра происходит утрата чувства голода, и полный отказ от пищи. А раздражение этого ядра, напротив – к усиленному потреблению еды.
Разрушение медиального ядра ведет к бесконтрольному потреблению пищи в больших количествах и отсутствию ощущения сытости. Раздражение медиального ядра – к утрате чувства голода.

Патология вентромедиального ядра вызывает гипоталамическое ожирение. Гипоталамус контролирует установочную массу тела.
Его повреждения ведут к её сдвигу, и пока установочная точка не достигнет нового местоположения, масса тела стремительно набирается, это связано с быстрым опустошением желудка и отсутствием чувства насыщения.
По мере установления точки, человек начинает потреблять пищу реже и более малыми порциями.
Нарушение терморегуляции
Нейроны переднего гипоталамуса отвечают за восприятие тепла и холода, изменения температуры тела и окружающей среды. Задний гипоталамус – за функцию теплоотдачи.
Гормон простагландин, контролируемый гипофизом, сдвигает установочную точку температуры тела вверх, что способствует сохранению тепла и увеличению теплопродукции в организме до той поры, пока установочная точка в гипоталамусе не займёт новое положение.
Заболевания гипоталамуса приводят к нарушению температуры, на фоне этого развивается гипоталамический синдром с нарушением терморегуляции.
Он характеризуется продолжительной субфебрильной температурой тела, с периодическими резкими скачками до 40 градусов.

Нарушение терморегуляции влечет за собой вегетативно–сосудистые кризы.
Признаками, свидетельствующими о нарушении теплообмена в организме, служат: постоянный озноб, резкие скачки температуры в течение суток, повышенное потоотделение.
Половое развитие
При поражении гипоталамуса может происходить преждевременное половое развитие вследствие нарушения секреции половых гормонов. Гипоталамус вырабатывает гонадотропин – рилизинг гормон.
Его гиперсекреция влечёт за собой увеличение уровня выработки лютеинизурующего и фолликулостимулирующего гормонов гипофиза.
Они, в свою очередь, стимулируют гиперсекрецию половых гормонов, приводя, таким образом, к преждевременному развитию вторичных половых признаков.
Вегетативная эпилепсия
Характеризуется тяжёлыми приступами эпилепсии, расстройствами поведения и когнитивных функций. Яркими симптомами проявления служат:
- Немотивированный смех или плач. Приступы короткие и ежедневные.
- Нарушение сознания,
- Тонико–клонические приступы (судороги мышц, глазной тик и прочее).
Эмоциональные расстройства
Гипоталамус принимает участие в регуляции эндокринной и вегетативной систем, контролирует процесс формирования эмоций.
При заболеваниях гипоталамуса выработка гормонов этими системами нарушается, что приводит либо к гормональным всплескам, либо к недостатку гормонов в организме. На фоне это могут возникать нервно-психические отклонения, проявляющиеся в форме синдромов.
- Нейротрофический синдром. Кожа становится сухой и истончается. Появляются язвы, пролежни, воспалительные образования, отёки. Значительно снижается масса тела, иногда до дистрофии. Происходят изменения в костной системе – остеопороз, склерозирование. Истончается слизистый слой внутренних органов и систем организма, что приводит к образованию язв и кровотечений.
- Нейроэндокринные нарушения. Проявляется в виде нарушения обменных процессов в организме, дисфункции половых желез, несахарным мочеизнурением. Для него характерны вегетативные кризы.
- Геластические приступы. Это приступы эпилепсии, которые проявляются внезапными эпизодическими эпизодами неконтролируемого смеха, не приносящего чувства радости.
Гипоталамический синдром
Это совокупность эндокринных, вегетативных, обменных и трофических функций организма вследствие повреждения гипоталамуса.
Особенно ярко клиническая картина заболевания проявляется в периоды гормональной перестройки организма: подростковый возраст, климактерические изменения.
Гипоталамический синдром пубертатного периода (подросткового периода) самое часто встречаемое заболевание среди подростков.
Юношеский гипоталамический синдром характеризуется рядом клинических симптомов проявления. Наиболее встречаемые из них:
| Нарушение терморегуляции у детей, |
| Отклонения в психическом развитии: тревога, страх, бессонница. |
| Возникновение гипоталамического криза. |
| Нарушение жирового обмена. Так называемое гипоталамическое ожирение. |
| Нарушение полового созревания, менструального цикла, возникновение синдрома поликистозных яичников, преждевременное появление вторичных половых признаков у подростков. |
Нарушение гипофизарно–гипоталамических структур характеризуется триадой клинических проявлений, подтверждающих диагностику заболевания:
- Ожирение с появлением розовых стрий на коже.
- Чрезмерный рост скелета.
- Вегетативные нарушения.
Недостаточность кровообращения и нарушение обмена веществ вследствие нейродистрофического синдрома могут приводить к раздражению (ирритации) коры и глубинных структур головного мозга.

Признаки ирритации:
- Нарушения восприятия и переработки информации,
- Дезориентированность во времени и пространстве,
- Деперсонализация – восприятие собственных действий со стороны.
- Заболевания эндокринной и половой систем.
Устранение признаков происходит с устранения заболевания, из – за которого произошло раздражение и прохождением психологических методик для перестройки структур головного мозга.
Повреждение гипоталамуса
Повреждение гипоталамуса связаны либо с нарушением его функции, либо с органическими повреждениями (воспалительные процессы, новообразования, кровоизлиянии, травмы головного мозга).
В случае нарушения гормонально–производимой функции происходить гиперфункция или гипофункция гормонов гипоталамуса.
Гиперфункция вызывает гипоталамический синдром, дисбаланс половых гормонов, остеопароз и гигантизм.
Гипофункция – несахарный диабет, вторичный гипотиреоз (заболевание щитовидной железы), карликовость.
Хорошая статья! О гиперфункции и гипофункции щитовидной железы
Одной из причин органического поражения является опухоль гипоталамуса. Она может носить различный характер, но наиболее часто регистрируемая в медицинской практике , гемартома гипоталамуса, доброкачественное образование, условнооперабельное.
Является врожденной патологией и может находиться в головном мозге всю жизнь, при условии отсутствия тенденции к росту.
При отрицательной динамике развития она становится серьёзной причиной нарушения в работе гипоталамуса.
Рак, увеличиваясь в размере, оказывает давление на нейросекреты гипоталамуса и тот, в свою очередь, не способен отправлять по нервным окончаниям правильные сигналы гипофизу.
В результате этого нарушается функция самого гипофиза и нейрорегуляция сигналов от него – к надпочечникам.
Клинически это проявляется в нарушении водно – солевого обмена в организме, фунционировании сердечно–сосудистой, эндокринной и половой систем.
Наиболее яркие проявления – это судороги, эпилепсия смеха, преждевременное физиологическое и половое развитие. У женщин гемартома приводит к таким симптомам, как: аменорея, ановуляция, у мужчин – к гинекомастии и феминизации.
Болезни гипоталамуса поддаются медикаментозному лечению, исключение составляют только новообразования, которые удаляются хирургическим путём.
Гипоталамический синдром: пубертатного периода, нейроэндокринный, с нарушением терморегуляции : причины, симптомы, диагностика, лечение
Для назначения правильного лечения крайне необходимо установить причины, вызвавшие данное заболевание. Далее врачами, в условиях стационара, назначается консервативное лечение. Оперативное лечение может применяться, если причиной синдрома является новообразование. Этиологическое лечение гипоталамического синдрома должно быть направлено на борьбу с опухолью, инфекциями и вирусами, травмами и заболеваниями головного мозга). Для предотвращения симпатико адреналовых кризов назначают следующие препараты: пирроксан, эглонил, беллатаминал, грандаксин. Назначаются антидепрессанты. При нейроэндокринных нарушениях назначаются гормональные препараты. При обменных нарушениях назначается диетотерапия, препараты снижающие аппетит.
- Пирроксан – гидрохлорид пирроксана основное действующее вещество в дозировке 0,015 г. В препарате. Выпускается в таблетках по 15 – 39 мг и в ампулах по 1 мл.
Применяется при панических и депрессивных синдромах, аллергических реакциях и дерматозах ,морской болезни, при гипертонических кризах симпатоадреналового типа, нарушениях функций вегетативной системы.
Меры предосторожности: с осторожностью применять лицам пожилого возраста; после курса лечения провести контроль содержания глюкозы в крови.
Побочные эффекты: понижение артериального давления, брадикардия, усиление болей в области сердца.
- Эглонил – таблетки по 50 и 200 мг, ампулы по 2 мл 2% р ра.
Применяется при депрессивных расстройствах, шизофрении, мигренях, энцефалопатиях, головокружениях.
Меры предосторожности при применении: во время применения препарата нельзя употреблять алкоголь, принимать препарат Леводол и антигипертензивные препараты.
Побочные эффекты: сонливость, головокружения, нарушения менструального цикла, тахикардия повышение или снижение АД, кожная сыпь.
- Беллатаминал – назначают внутрь по 1 таблетке 2 3 раза в день после еды при бессонницах, повышенной раздражительности, для лечения вегето сосудистой дистонии.
Мерами предосторожности являются: не назначать беременным, в период лактации, лицам, работа которых связана с быстротой реакции.
Побочные эффекты: возникают редко. Возможна сухость во рту, нарушение зрения, сонливость.
- Грандаксин – таблетки по 50 мг для лечения неврозов и стрессов.
Меры предосторожности: с осторожностью пациентам с задержкой психического развития, пожилым, лицам с непереносимостью лактозы.
Побочные эффекты: головная боль, бессонница, психомоторное возбуждение, снижение аппетита, тошнота, метеоризм, боли в мышцах.
Применение народной медицины при лечении гипоталамического синдрома.
Народная медицина советует воспользоваться отварами и настойками целебных трав. Чтобы уменьшить чувство голода, можно воспользоваться отваром корней лопуха. Готовят его следующим образом: 10 грамм корня лопуха отварить в 300 мл воды в течении 15 минут. Дать остыть, процедить и принимать по 1 столовой ложке 5 – 7 раз в день.
Для снижения уровня сахара в крови рекомендуется отвар листьев черники: 1 столовой ложке измельченных листьев черники залить двумя стаканами кипятка и варить 4 минуты. Остудить, процедить и пить 2 раза в день за пятнадцать минут до еды.
Для снижения артериального давления: взять по 4 части плодов шиповника и боярышника, три части плодов черноплодной рябины и две части семян укропа, смешать, залить 1 л кипятка и отварить 3 минуты. Процеженный отвар принимать по 1 стакану 3 раза в день.
Используя методы народной медицины, нельзя забывать о том, что необходимо продолжать медикаментозное лечение, так как травяные отвары не могут в полной мере заменить лекарственные препараты. Средства народной медицины могут лишь дополнением к основному лечению.
Гомеопатическое лечение при гипоталамическом синдроме
Гомеопатические препараты назначат параллельно с основным лечением. Данные препараты помогают организму бороться с последствиями и осложнениями при гипоталамическом синдроме. Так при конституционном ожирении можно назначить гомеопатические средства, которые помогают бороться с повышенным аппетитом Игнация, Нукс Вомика, Анакардиум, Ацидум фосфорикум. При нарушениях жирового обмена Пульсатилла, Туя, Граффитис, Фукус. Дренажные препараты – Кардуус марианус, Ликоподиум.
- Игнация – гомеопатический препарат. Выпускается в виде капель (флакон 30 мл),или гомеопатические гранулы (в упаковке 10 гр.)
Оказывает седативное (успокаивающее), спазмолитическое, антидепрессивное действие на организм. Способ применения: взрослым по 10 капель под язык или внутрь, предварительно растворив в 1 чайной ложке воды, 3 раза в день за полчаса до еды или через час после приема пищи.
Побочные эффекты при применении Игнации не выявлены.
Меры предосторожности: при отсутствии лечебного эффекта обратиться к врачу и отменить применение препарата.
- Пульсатилла – гомеопатические гранулы.
В основе данного препарата трава прострел (сон – трава). Применяют для лечения головных болей, неврастений, невралгии, вегето сосудистой дистонии.
Препарат разводится от 3 до 30 частей. Дозировку устанавливает врач.
Побочные эффекты: при индивидуальной непереносимости компонентов препарата может развиться аллергическая реакция.
Меры предосторожности: при повышении температуры заменить другим гомеопатическим препаратом, не принимать антибиотики и противовоспалительные препараты.
- Фукус – гомеопатические гранулы по 5, 10, 15, 20 и 40 гр.
Препарат принимают минимум за час до еды или через час после приема пищи под язык по 8 гранул 5 раз в сутки.
Побочные эффекты: могут возникать расстройства пищеварения, аллергии, не следует применять с препаратами мяты, отказаться от приема алкоголя и кофе.
Меры предосторожности: индивидуальная непереносимость, период беременности и лактации.
- Ликоподиум – гомеопатическая крупка в баночках по 10 гр. и настойка в стеклянных флаконах по 15 мл. Гранулы применяются сублингвально, настойка растворяется в небольшом количестве воды и помещается под язык на полминуты.
Побочные эффекты: возможно небольшое обострение заболевания.
Меры предосторожности: воздержаться от чищения зубов ментоловыми пастами.
Физиотерапия при гипоталамическом синдроме
Отличными физиотерапевтическими методами лечения синдрома можно назвать лекарственный электрофорез с седативными препаратами, гидромассажная ванна, хвойные ванны, как седативный метод физиотерапии. К тонизирующему методу относятся – лекарственный электрофорез с тонизирующими препаратами, души, массажи, талассотерапия (лечение морем, морской водой, морскими водорослями). Положительное воздействие на организм оказывают трансцеребральная УВЧ, ультрафиолетовое облучение в малых дозах, гелиотерапия, хлоридно – натриевые, радоновые ванны.
Последствия и осложнения, профилактика и прогноз при гипоталамическом синдроме.
Так как гипоталамический синдром является комплексным заболеванием, то и осложнения затрагивают многие органы и системы организма. Например, при нарушении обмена веществ в организме, может развиваться ожирение, сахарный диабет, появляются растяжки на коже.
При вегето сосудистых формах синдрома может колебаться артериальное давление, повышение кровяного давления может осложниться гипертоническим кризом.
Центральная нервная система может отреагировать перепадами настроения, депрессиями, нарушениями режима сна и бодрствования.
У женщин гипоталамический синдром чреват развитием поликистоза яичников, бесплодием, мастопатиями, нарушениями менструального цикла.
Больные, у которых был диагностирован синдром, нуждаются в постоянном врачебном наблюдении. При отсутствии должного наблюдения и коррекции лечения прогноз может быть крайне сложным: от потери трудоспособности до коматозного состояния, а так же летального исхода.
К профилактическим мероприятиям при синдроме можно отнести ведение здорового активного образа жизни, борьбу с вредными привычками, правильное здоровое питание, умеренные физические и психические нагрузки, своевременное лечение заболеваний.
Наиболее часто задаваемые вопросы по теме гипоталамического синдрома:
Как похудеть при гипоталамическом синдроме?
Похудеть при данной патологии возможно, если подойти к данной проблеме комплексно. Прежде всего необходима низкокалорийная диета, дробное питание, которое подразумевает пятикратный прием пищи в течение дня маленькими порциями. Для борьбы с лишним весом необходимо заниматься физкультурой и спортом. Интенсивность физических нагрузок должен контролировать врач. Прогулки на свежем воздухе, здоровый сон. Для уменьшения аппетита можно прибегнуть к медицинским препаратам, а так же к методам народной медицины.
Гипоталамический синдром: тревожные признаки
Дисфункция неспецифических структур мозга
Первая ассоциация, сопровождающая данное понятие, означает утрату основных рефлексов, нарушение естественного, физиологически обусловленного функционирования чувствительных тонких и толстых волокон. Довольно интересным с точки зрения патофизиологии является тот факт, что преобладают двигательные нарушения, однако двигательные волокна остаются в норме.
Для того чтобы определить степень тяжести патологии и локализацию очагов поражения головного мозга, необходимо провести комплекс лабораторных и инструментальных исследований. Чаще всего применяется электроэнцефалограмма головного мозга, магнитно-резонансная томография, рентгенологическое исследование. Обычно этого бывает достаточно для постановки точного диагноза и подбора соответствующего лечения.
[9], [10], [11], [12], [13], [14]
Под медиабазальным уровнем подразумевают координированную деятельность лобного и височного отделов. Повреждение этих отделов заканчивается нарушением основных процессов. Существенно страдает уровень произвольного внимания и способность к его концентрации. В противовес недостаточности произвольных форм, происходит патологическое нарушение непроизвольного внимания в сторону его увеличения. Такой дисбаланс приводит к грубым расстройствам сознательных и аналитических процессов.
[29], [30], [31]
Этиология и патогенез
Впервые Г. с. описан при опухолях головного мозга, а затем и при других заболеваниях головного мозга.
В этиологии Г. с. значительное место занимают такие инфекции, как грипп, малярия, ревматизм, хрон, тонзиллит, реже вирусные нейроинфекции, закрытая травма головного мозга, сосудистые заболевания, интоксикации хронические и профессиональные. Определенное значение имеют психогенные факторы. Нередко в клинике приходится иметь дело с сочетанием ряда этиол, факторов.
В развитии патол, изменений играет роль повышенная проницаемость сосудов гипоталамической области, что способствует проникновению в мозг токсинов и вирусов, а также значительная травматизации этой области смещением цереброспинальной жидкости при черепно-мозговых травмах, гидроцефалии, опухолях.
Гипоталамус является той областью головного мозга, где происходит интеграция нервных и гуморальных функций, что обеспечивает постоянство внутренней среды — гомеостаз (см.). Он регулирует периодичность физиол, процессов, поэтому при патологии гипоталамуса нарушается периодичность той или иной функции, что проявляется пароксизмом вегетативного характера.
Причин для развития симптомов диэнцефального синдрома может быть большое количество.
Факторы, оказывающие негативное воздействие на работу гипофиза и гипоталамуса:
- закрытая ЧМТ,
- сосудистые заболевания, при которых снижается скорость кровотока, и развивается гипоксия мозга,
- дегенеративно-дистрофические процессы в шейном отделе позвоночника,
- стрессовые и конфликтные ситуации, психотравмы, шок, чрезмерное психоэмоциональное перенапряжение,
- новообразования в головном мозге – глиома, менингиома, краниофарингиома,
- хроническая интоксикация алкоголем, наркотиками, никотином,
- профессиональные вредности — загазованность, запыленность, химикаты, токсины, летучие соединения,
- влияние экологически вредных компонентов,
- длительное кислородное голодание, как при удушье или утоплении,
- инфекция из хронических очагов – кариес, тонзиллит, гайморит,
- вирусные и бактериальные инфекции — грипп, малярия,
- беременность,
- гормональный сбой,
- большая кровопотеря,
- хронические соматические болезни – гипертония, язвенная болезнь, бронхиальная астма,
- родовая травма у детей, внутриутробная гипоксия и гипотрофия плода, патология второй половины беременности, ФПН.
Основным фактором патогенности при синдроме является повышенная проницаемость сосудов. Она обеспечивает проникновение в мозговую ткань микробов и их токсинов, циркулирующих в крови. У больных развиваются менингоэнцефалиты или кистозные арахноидиты. Последствием травм и инфекций часто становится водянка головного мозга, сдавливающая гипоталамус со всех сторон.
Дисфункция таламо кортикальных связей головного мозга
Включает не один симптом, а сгруппированный комплекс заболеваний, общим признаком для которых являются дистрофические изменения. Отличительной чертой этой группы является то, что патологический процесс может протекать скрыто, и человек может даже не догадываться подобной патологии. Многие симптомы, указывающие на дисфункцию головного мозга, очень сходны с признаками обычного переутомления. В целом, означает, что в головном мозге присутствуют функциональные изменения, и он не способен полноценно работать.
Причин может быть много. Условно их все подразделяют на врожденные и приобретенные. К врожденным относят различные инфекционные заболевания, которые были перенесены, воздействие на плод тератогенных факторов, никотина. Негативно отражается гипоксия плода во время затяжных и патологических родов. Причиной может стать воздействие стрессовых факторов, недостаток витамин, неполноценное питание и любые факторы, оказывающие влияние на беременную женщину.
Приобретенные причины – это, прежде всего, ушибы, болезни, особенно, атеросклероз, интоксикации, прием некоторых лекарственных препаратов, воздействие эндогенных и экзогенных факторов. Многие сопутствующие заболевания, в особенности касающиеся сердца и сосудистой системы, могут способствовать развитию патологического состояния мозга.
Симптомы могут быть очень различными. Характерной чертой является то, что они проявляются любыми реакциями, и соматическими признаками. На дисфункцию могут указывать приступы, страхи, чаще всего необоснованные. У человека, как правило, нарушены сознательные и бессознательные процессы, ассоциативные связи, отсутствует инициатива.
Нарушается ночной сон, обнаруживается неверное восприятие, затрудняется анализ зрительных и слуховых образов. Но для того чтобы окончательно поставить диагноз, требуется комплексная диагностика: проводится осмотр и опрос, назначаются дополнительные методы, такие как электроэнцефалограмма, реоэнцефалограмма, ультразвуковое исследование.
Опасность поражения головного мозга состоит в том, что именно он является координатором основных функций человека, контролирует работу всех органов и систем организма. При нарушении его функции, соответственно, происходит сбой в работе всех остальных органов. Существенно возрастает риск развития патологий и заболеваний, нарушается деятельность иммунной и эндокринной системы, кровообращение, возрастает вероятность возникновения опухолей и трансформации уже имеющихся доброкачественных процессов в злокачественные. Развиваются многочисленные осложнения уже имеющихся заболеваний, наблюдаются рецидивы и обострения хронических заболеваний.
На фоне дисфункции изменяется и внешний вид человека: меняется фигура, мышцы теряют тонус, кожа становится менее гладкой и упругой, утрачивает свежесть. Человек не способен выдерживать высокие физические нагрузки, утрачивается сила мышц и выносливость. Соответственно, человек проявляет меньшую двигательную активность, снижается сопротивляемость организма инфекциям.
Особенно негативно органическая дисфункция сказывается на детях. У них существенно замедляются все сферы развития. Страдает в первую очередь физическое и психическое становление личности. человек не способен полноценно выражать свои эмоции, изменяется система потребностей и ценностей, нарушается познавательная активность, умение выражать свои эмоции.
К органическим повреждениям мозга относят также эпилепсию, различные нарушения личности, последствия лоботомии, задержку психического развития, личностную незрелость. Но об органических поражениях мы не говорим в том случае, если все перечисленные симптомы являются последствием катастроф, перенесенных аварий, психических травм и заболеваний.
Под таламо-кортикальными структурами подразумевают взаимоотношение специфических и неспецифических элементов зрительного бугра и коры. При этом мнения специалистов разделились: одни считают, что эти структуры между собой никак не связаны, другие прослеживают тесную взаимосвязь между ними. При условии парного раздражения эти связи довольно четко прослеживаются.
Сначала идет неспецифическое раздражение, затем следует специфическое. Это достаточно ярко прослеживается на примере кожного раздражения. Как утверждают ученые, рецепторы неспецифических волокон располагаются на дендритах, тогда как рецепторы специфических волокон расположены на аксонах. Между ними прослеживаются аксонодендрические связи, которые существенно изменяют возбудимость коры. Окончательная реакция коры определяется именно этими связями.
Двусторонняя деструкция дорсомедиальных ядер приводит к нарушению когнитивных процессов, деперсонализации личности, нарушению эмоциональной сферы, ориентировки в пространстве и времени.
При дисфункции вентролатеральных ядер и связей между ними, наблюдаются отчетливо выраженные интеллектуальные нарушения. При диагностической и лечебной электростимуляции вентролатеральных ядер таламуса и связей между ними, наблюдается легкая смазанность речи, лабильные парафазии, которые наблюдаются при повторении предложений, коротких рассказов. Человек не способен назвать четко предметы, которые редко встречаются.
[40], [41], [42], [43], [44], [45]
Классификация
На I Всесоюзной конференций по физиологии и патологии гипоталамуса (1965) была принята классификация клин, форм Г. с., получившая наибольшее распространение и признание. Все поражения гипоталамуса разделяют на первичные и вторичные. Первичные поражения гипоталамуса наблюдаются при заболеваниях головного мозга;
вторичные — при заболеваниях внутренних органов, эндокринных желез, периферической нервной системы и др. В зависимости от преобладания тех или иных симптомов выделяют следующие клин, формы Г. с.: Гипоталамический синдром с гипоталамической (диэнцефальной) эпилепсией, Гипоталамический синдром с вегетативно-висцерально-сосудистыми расстройствами, Гипоталамический синдром с нарушением терморегуляции, Гипоталамический синдром с нервно-мышечными расстройствами, Гипоталамический синдром с нейротрофическими нарушениями, Гипоталамический синдром с нейро-эндокринными нарушениями и Гипоталамический синдром с нервно-психическими расстройствами.
Дисфункция костного мозга
Подразумевает различные нарушения функционального состояния головного мозга. Чаще всего проявляется в виде апластической анемии, но бывают и другие виды функциональных нарушений. Часто является генетически обусловленной или возникает на фоне аутоиммунных заболеваний, нарушения продукции цитокинов. Может быть последствием тяжелых отравлений различными ядами, химическими веществами, а также развивается на фоне многих инфекционных заболеваний, дисфункции печени и почек.
В норме костный мозг отвечает за синтез стволовых структур, впоследствии дифференцирующихся на различные типологические структуры, выполняющие свои, строго определенные функции. Преимущественно они дифференцируются на эритроциты, тромбоциты, лейкоциты, каждый из которых выполняет строго определенные функции в организме.
Но при нарушении нормального функционального состояния костного мозга, этот процесс нарушается. Проявляется гипо- или ацеллюлярностью костного мозга, при которой развивается анемия, тромбоцитопения, нейтропения. Часто происходит подавление эритропоэза, возможно даже развитие опухолей и фиброза. Это влечет за собой серьезные нарушения кровообращения, тяжелые заболевания крови.
При этом основную патологию чаще всего характеризуют как апластическую анемию. В этом состоянии костный мозг не производит достаточное количество кровяных клеток. Существенно снижается свертываемость и другие свойства крови, защитные функции. В результате снижения количества лейкоцитов, происходит нарушение иммунитета, снижается способность организма противостоять инфекциям. Организм получает недостаточное количество кислорода. Развивается гипоксия, постепенно развивается гиперкапния. Это только усугубляет патологию.
Прогноз неблагоприятный. Восстановление костного мозга происходит крайне редко, но если такое случается, развиваются повторные инфекции, угрожающие жизни, другие патологии. Если костный мозг не способен к восстановлению, требуется пересадка. Также лечение включает переливание крови и антибиотики.
При такой форме дисфункции, как эритремия, развивается слишком большое количество эритроцитов в крови. В результате кровь становится более густой, что существенно повышает риск тромбообразования. Соответственно, возрастает вероятность возникновения инфарктов, инсультов. Иногда приходится прибегать к еженедельному удалению лишней крови из кровеносных сосудов, что продолжается до тех пор, пока не нормализуется количество красных кровяных телец в крови.
Эритремия является нормой только для людей, живущих на большой высоте, что объясняется необходимостью компенсировать недостаток кислорода в воздухе. При патологии такое состояние возникает на фоне хронических легочных и сердечных заболеваний. На патологии костного мозга указывает красное лицо, глаза, налитые кровью, с чрезмерным увеличением сосудов, головная боль, звон в ушах, затуманенное зрение.
Еще одним нарушением функции костного мозга является миелофиброз, при котором костный мозг заменяется рубцовой тканью. Параллельно развивается анемия и кровотечения, поскольку красный мозг не вырабатывает достаточное количество эритроцитов и тромбоцитов. Это приводит к развитию повышенной утомляемости, слабости. Точной причины патологии до настоящего времени не выявлено. Для сдерживания симптомов проводят переливание крови и медикаментозное лечение.
Миелодисплазия также рассматривается как дисфункция спинного и костного мозга. Это состояние можно охарактеризовать как недостаточное развитие мозга, является врожденной патологией. Чаще всего наблюдается у людей пожилого возраста. Для лечения применяется переливание крови и химиотерапия. Для пациентов молодого возраста применяют пересадку костного мозга.
Еще одной формой дисфункции мозга является нарушение свертываемости крови, которая возникает преимущественно после химиотерапии. Это приводит к изменению количества тромбоцитов, а они, как известно, отвечают за нормальное свертывание крови и остановку кровотечения. Во время химиотерапии важно постоянно контролировать количественные показатели тромбоцитов в крови (его резкое снижение ассоциировано с развитием кровотечения). При критическом показателе тромбоцитов требуется срочное переливание крови.
[15], [16], [17], [18], [19], [20], [21], [22], [23], [24], [25], [26], [27], [28]
Клиническая картина
Среди больных с Г. с. преобладают женщины. По данным Д. Г. Шефера (1971), этот синдром отмечается у лиц в возрасте 31—40 лет, а иногда — 21 — 30 лет. У значительной части больных Г. с. протекает приступообразно (пароксизмально), в виде кризов, у остальных симптомы заболевания постоянны.
В 1952 г. С. Н. Давиденков описал основные симптомы, характерные для поражения подбугорной области,— голод, жажду, расстройства сна и терморегуляции, беспричинную тревогу, страх.
Гипоталамический криз в типичных случаях протекает следующим образом: появляются головная боль, реже головокружение, боли в области сердца, сердцебиение, затруднение дыхания, ознобоподобный тремор, чувство страха, иногда жажда, голод, боли «под ложечкой», затем наступают частые позывы на мочеиспускание (urina spastica) с выделением светлой мочи и общая слабость. По данным Г. Н.
Кассиля (1963), существуют симпатико-адреналовые и ваго-инсулярные кризы. При симпатико-адреналовых кризах отмечаются сужение сосудов, побледнение кожных покровов, повышение кровяного давления, тахикардия, ознобоподобный тремор, гипотермия, страхи, извращенная гликемическая кривая крови, увеличение в моче 17-оксикортикостероидов.
Кризы ваго-инсулярного характера проявляются понижением кровяного давления, брадикардией, болями в области сердца, спазмами кишечника, обильным потоотделением, гипотермией и частым мочеиспусканием; сахарная кривая торпидна, проба Торна отрицательна (см. Торна проба), количество 17-оксикортикостероидов в моче уменьшено.
Гипоталамический синдром с гипоталамической (диэнцефальной) эпилепсией описан H. М. Иценко (1925), А. М. Гринштейн ном (1927), У. Пенфилдом (1929). Эта форма подробно изучена Е. Ф. Давиденковой (1959). Этиол, факторами являются те же причины, что и при других клин, формах Г. с. Начальными симптомами припадка являются боли в области сердца, сердцебиение, ознобоподобный тремор, иногда расстройства дыхания, боли в области желудка, нередко подъем температуры и АД, страхи и сенестопатии (см.).
В дальнейшем у больного наступают расстройство сознания, чаще кратковременное, и тонические судороги. Характерна серийность приступов — по нескольку в день, реже наблюдается один приступ в неделю или месяц. У больных с гипоталамической эпилепсией на ЭЭГ регистрируются эпилептические разряды в виде вспышек острых одиночных волн.
Гипоталамический синдром с вегетативно-висцерально-сосудистыми расстройствами наблюдается наиболее часто. На основе преобладания тех или иных клин, симптомов можно выделить три группы больных, у которых отмечается Г. с. с преобладанием нарушений со стороны сердечно-сосудистой системы, Г. с. с преобладанием нарушений функции дыхания и Г. с.
с преобладанием нарушений со стороны жел.-киш. тракта. У всех этих больных заболевание протекает всегда пароксизмально с наличием кризов. У первой группы криз начинается чаще всего с сердцебиений, к к-рым в дальнейшем присоединяются боли в области сердца. Нередко можно наблюдать явления настоящей пароксизмальной тахикардии (см.
При нарушении функции дыхания во время криза больные часто жалуются на удушье, с к-рого начинается приступ. Такие явления, похожие на бронхиальную астму, сопровождают криз от начала до конца. Отмечаются также нарушения дыхательного ритма в виде замедления и учащения дыхания. В некоторых случаях расстройствам дыхания сопутствуют загрудинные боли —«трудно вздохнуть полной грудью».
Нередко ведущим симптомом в кризе являются расстройства со стороны жел.-киш. тракта в виде болей в подложечной области, неприятных ощущений в кишечнике, тошноты, отрыжки воздухом и желчью, нарушения перистальтики кишечника, позывов на дефекацию, иногда поносов наряду с другими симптомами Г. с.
По данным Т. С. Истмановой (1958), нарушения функции внутренних органов имеют место и у больных с неврозами (см.). Однако при Г. с. все вегетативно-висцеральные расстройства протекают пароксизмально, а при неврозах эти нарушения отмечаются все время, постоянно беспокоят больных.
Гипоталамический синдром с нарушением терморегуляции. Экспериментальные и клин, данные говорят о том, что гипоталамус играет основную роль в регуляции температуры тела. Имеются данные, что у 28% больных с Г. с. можно отметить нарушения кожной температуры от субфебрильных до фебрильных цифр, особенно во время криза.
Иногда подъем температуры во время криза происходит на фоне изотермии в межприступном периоде. Гораздо реже встречается понижение температуры. Особое внимание должно быть уделено больным с длительным субфебрилитетом, у которых не отмечается патологии со стороны внутренних органов и придаточных полостей.
Одним из важных симптомов расстройства терморегуляции, имеющим большое диагностическое значение, является озноб или ознобоподобное дрожание, к-рое обычно наблюдается в начале криза. Это состояние больные характеризуют по-разному («какое-то мелкое дрожание», «трясет как в лихорадке», «дрожь во всех органах»). У большинства больных озноб сопровождается тяжелым профузным потоотделением или частым мочеиспусканием.
Гипоталамический синдром с нервно-мышечными расстройствами. Несмотря на то что гипоталамус не является двигательным центром, при его поражении отмечается ряд своеобразных нервно-мышечных нарушений — от адинамии и общей слабости до полной обездвиженности. H. М. Иценко (1946) отмечал у больных выраженную мышечную слабость, астению, к-рую он называл панастенией. Л. А.
Орбели различал в двигательном акте две взаимосвязанные, но различные стороны — кинетическую и тоническую. Первая связана с деятельностью пирамидной системы, а вторая — с экстрапирамидной и вегетативной системами и, в частности, с гипоталамусом. Дальнейшие исследования показали, что участие гипоталамуса и ретикулярной формации в регуляции двигательных функций не ограничивается только восходящими влияниями на вышележащие структуры мозга, а включает и нисходящие влияния на активность мото-нейронов спинного мозга.
Наиболее характерным симптомом является общая слабость, особого рода физическая астения, к-рая часто встречается у больных с кризами. В конце криза у больных появляется резкая адинамия, протекающая на фоне других гипоталамических расстройств и сопровождающаяся частым мочеиспусканием. Больные характеризуют это состояние как «одеревенелость», «окоченение конечностей».
Кроме адинамии, у некоторых больных на фоне рассеянной неврол, симптоматики наблюдаются кризы, сопровождающиеся явлениями катаплексии — больные нек-рое время не могут стоять или ходить, хотя значительных нарушений сухожильных рефлексов и мышечного тонуса не отмечается. Эти катаплектоидные состояния кратковременны, абортивны и поэтому не могут быть отнесены к классической катаплексии.
Нередко у больных с Г. с, отмечаются приступы обездвиженности длительностью до 1 часа и более, возникающие без всякой связи с эмоциональным напряжением. Эти приступы развиваются наряду с вегетативнообменными и висцеральными нарушениями, но преобладают в клин, картине и могут быть причислены к абортивным формам пароксизмального паралича.
Значительное место в нервно-мышечном синдроме занимают миастенические явления, которые развиваются на фоне субфебрилитета, чувства голода и жажды, бессонницы и неприятных ощущений в области сердца. Значительно реже в Г. с. можно выявить миотонические и миатонические явления. Нервно-мышечные расстройства в Г. с. не всегда протекают пароксизмально.
Гипоталамический синдром с нервно-трофическими расстройствами. Поскольку гипоталамус является одним из звеньев сложной нервной цепи, принимающей участие в осуществлении нормальной трофической функции, особенно трофики кожи, костей, при Г. с. часто отмечаются трофические расстройства. Иногда трофические нарушения входят в состав Г. с. как один из симптомов; нередко они составляют основное ядро Г. с.
Одним из частых трофических расстройств являются отеки, которые появляются на фоне общей слабости, жажды, головных болей, ознобоподобного тремора и гипотермии; нередко наблюдается отек лица с так наз. злокачественным экзофтальмом (см.), который, по-видимому, также имеет гипофизарно-гипоталамический генез.
Гипоталамический синдром с нейро-эндокринными расстройствами. Поражения гипоталамуса в большинстве случаев сопровождаются нарушениями функции желез внутренней секреции и чаще всего функции гипофиза. Выделяют нарушения, связанные с гипер- и гипофункцией гипофиза или других желез внутренней секреции. Патогенез нейро-эндокринных нарушений при Г. с.
определяется физиол, значением гипоталамуса в регуляции эндокринных функций, в частности путем выделения нейронами ядер гипоталамуса гормонов, соответствующих различным функциям гипофиза (см. Гипоталамические нейрогормоны). В основном эндокринные нарушения являются следствием выпадения или повышения секреции гормонов передней доли гипофиза, действующих на соответствующие эндокринные железы-мишени. Т. о., изменение функции желез внутренней секреции при Г. с. следует считать вторичным.
Клиника нейро-эндокринных заболеваний при Г. с. разнообразна. Могут наблюдаться изолированные формы поражения желез внутренней секреции (напр., несахарный диабет, тиреотоксикоз и др.), однако чаще имеет место нарушение функции ряда эндокринных желез. Часто отмечается угнетение гонадотропной функции передней доли гипофиза, что проявляется аменореей или дисменореей у женщин, снижением потенции у мужчин и в ряде случаев развитием болезни Иценко — Кушинга (см.
Иценко — Кушинга болезнь). Расстройства тиреотропной функции гипофиза определяют клин, картину гипер- и гипотиреоза. Клин, выражением нарушения адренокортикотропной функции гипофиза при Г. с. в ряде случаев является пубертатно-юношеский диспитуитаризм (см. Диспитуитаризм пубертатноюношеский). Явлений аддисоновой болезни при Г. с. не наблюдается. У большинства больных отмечаются расстройства аппетита, а также жажда.
Диагноз
Диагноз основывается на тщательно собранном анамнезе и на ряде объективных данных неврологического, терапевтического обследования, а также на данных исследования вегетативных функций, биохим, исследований крови и цереброспинальной жидкости и электрофизиол, исследований (ЭЭГ, хронаксиметрия, осциллография).
В первую очередь необходимо исключить заболевания внутренних органов и придаточных полостей носа. Ультрафиолетовая эритема у больных с Г. с. чаще угнетена и реже ирритативна и зависит от тяжести заболевания (и формы синдрома). У больных с Г. с. отмечается асимметрия температуры в подмышечной области, нередко субфебрилитет.
Важно одновременное исследование температуры в подмышечной области и ректальной температуры — в норме ректальная температура выше на 0,5—0,7°, а при Г. с. имеется либо изотермия, либо разница доходит до 1,0—1,5°. Гидрофильная проба Мак-Клюра— Олдрича (см. Мак-Клюра — Олдрича проба) у большинства больных дает ускорение рассасывания папулы и реже замедление, что говорит о расстройстве водного обмена.
— низкий уровень адреналина и ацетилхолина. При пробе Зимницкого часто обнаруживается никтурия. Данные электроэнцефалографии (см.) при Г. с. дают у значительного числа больных четкие патол, изменения, однако не всегда возможна корреляция их с той или иной формой синдрома. Хронаксиметрические данные (см.
Диагностика нейро-эндокринных нарушений у больных с Г. с. нередко представляет значительные трудности, поскольку при заболеваниях желез внутренней Секреции могут наблюдаться вторичные Гипоталамические расстройства. В этих случаях дифференциальная диагностика должна основываться на изучении динамики развития отдельных симптомов и выраженности всей клин, картины в целом. Нейро-эндокринные нарушения при Г. с., как правило, выражены значительно слабее, чем при первичных поражениях желез внутренней секреции.
Дисфункция височных долей мозга
В первую очередь, височные патологии ассоциированы с аутизмом — заболеванием, приводящим к недоразвитию речевых функций, недостаточным уровнем мышления. Часто наблюдаются приступы агрессии, ведет себя человек в соответствии с примитивными типами поведенческих реакций, не соответствующих требованиям современного общества.
Уровень социализации и способность к выживаемости в обществе и в условиях современного мира находится на критически низком уровне. Адаптивность и приспосабливаемость также практически отсутствуют, способность к обучению минимальна. Преобладает приспособительный и подражающий характер мышления и деятельности. В этой зоне расположены эпилептические очаги, раздражение способствует припадкам различного типа, которые препятствуют нормальной адаптации.
Дети с аналогичными нарушениями не могут учиться в общей школе, они требуют специальных условий и особого подхода. С этой целью разрабатывается так называемая, система инклюзивного образования. При их дисфункции нарушается и нормальное функционирование органа слуха, поскольку эта зона отвечает за формирование потребностей, эмоций, желаний человека.
Также этот отдел отвечает за память, активирует работу органов. При акустической агнозии нарушается способность человека идентифицировать звуки. Человек не способен дифференцировать голосовые вибрации, не отличает знакомые голоса от незнакомых. Нарушается регуляция активности, изменяется и высший уровень нервной деятельности — человек недостаточно осознает связи, не воспринимает многие ситуации. У него нарушены пространственно-временные связи, ориентировка по слуху. Наблюдаются частые депрессии.
[32], [33], [34], [35], [36], [37], [38], [39]
Лечение
На первом этапе нужно максимально устранить причину развития болезни: удалить опухоль, провести антивирусную или антибактериальную терапию, вывести отравляющее вещество из организма. В дальнейшем терапия определяется видом симптоматики:
- панические атаки: «Пирроксан», «Белласпон», «Эглонил», «Леривон»;
- ожирение: диета с ограничением калорий, «Ксеникал», физическая активность;
- гормональный дисбаланс: аналоги гормонов или тормозящие средства;
- высокое внутричерепное давление: спинномозговая пункция, «Маннит», «Диакарб»;
- сосудистые нарушения: «Кавинтон», «Ноотропил», «Сомазина», «Актовегин», «Глицин».
В комплексной терапии используют водные процедуры, электролечение, массаж, рефлексотерапию, диету. Важно правильно построить режим дня, отводить достаточное время для сна и лечебной физкультуры. Пациентам рекомендуется избегать перенапряжений и стрессов, ненормированного рабочего дня и ночных смен.
Полиморфизм симптомов при Г. с. обусловливает необходимость индивидуально подбирать методику лечения с учетом этиол, фактора, клин, формы, вегетативной направленности криза, корково-подкорковых отношений и гуморального профиля. Иногда хороший терапевтический эффект дают специфические средства (антибиотики, противомалярийные, противоревматические средства и др.).
При посттравматическом Г. с. хороший эффект наступает после дегидратации, цереброспинальной пункции или пневмо-энцефалографии. При нарушении углеводного обмена рекомендуется применение инсулино-глюкозной терапии с доведением до гипогликемических состояний, купируемых 40% р-ром глюкозы через 2 часа после введения инсулина.
Лучший эффект дает инсулино-глюкозная терапия при вегетативно-висцерально-сосудистой форме. АКТГ активирует образование Глюкокортикоидов в коре надпочечников, а глюкокортикоиды и АКТГ влияют на углеводный и белковый обмен; кроме того, АКТГ обладает также противовоспалительным действием; рекомендуется сделать 20 инъекций по 20 ЕД. Лучший эффект введение АКТГ даёт при нарушениях терморегуляции, нейротрофических расстройствах и у части больных с вегетативно-висцеральной формой.
Из физ. факторов большое значение имеет рентгенотерапия с облучением основания мозга и гипоталамо-гипофизарной области с общей дозой 400—600 р (2 поля — височные области черепа). Лучший эффект рентгенотерапия дает при нарушениях терморегуляции и при обменно-эндокринных нарушениях. Хороший терапевтический эффект получают при применении трансцеребральной длительной гальванизации через глаза, сила тока должна быть не выше 0,5—1,0 ма, длительность от 10 до 60 мин.
Антигистаминные препараты (димедрол, пипольфен, супрастин), эрготамин могут быть рекомендованы при смешанных кризах.
При лечении гипоталамической эпилепсии надо исходить из вегетативных симптомов в начале припадка и применять указанные выш
Гипоталамический синдром пубертатного периода: причины формирования и лечение недуга
Пубертатный диспитуитаризм развивается на фоне гормонального всплеска при начале полового созревания. У взрослых проявления ГСПП медики выявляют реже. Гипоталамический синдром у подростков проявляется комплексом признаков, отрицательно влияющих на здоровье, внешность и репродуктивную систему.
Родителям полезно знать симптомы ГСПП, чтобы вовремя обратиться с ребенком к детскому эндокринологу. Отсутствие своевременной коррекции гормональных нарушений приводит к ускорению либо торможению полового развития, обменным патологиям, поражению сердца и сосудов, неправильному функционированию вегетативной нервной системы.
Гипоталамический синдром: что это такое


Основная причина негативного симптокомплекса нарушение работы гипоталамуса. Гормоны отвечают за функционирование ЦНС, сексуальное поведение, термоконтроль, метаболизм, состояние сосудов, сердца, желез внутренней секреции, пищеварительного тракта. Дисфункция гипоталамуса нарушает оптимальное течение естественных процессов.
ГСПП развивается в предпубертатном периоде и на раннем этапе полового созревания, наиболее ярко симптоматика проявляется у подростков 1216 лет. Среди взрослых пациентов основная категория больных женщины, при формировании пубертатного диспитуитаризма отрицательные признаки в большинстве случаев проявляются у мальчиков-подростков.
Гипоталамический синдром протекает в виде кризов. При отсутствии своевременной коррекции гормонального фона у пациентов не только ухудшается здоровье и внешность, но и появляются комплексы, психологические расстройства. ГСПП нередко путают с привычной формой ожирения на фоне нарушения метаболизма, пациенты не сдают анализы на гормоны, заболевание прогрессирует.
Причины формирования
Нарушение гипоталамо-гипофизарной регуляции, неправильное функционирование лимбико-ретикулярной системы изменяет не только секрецию гормонов гипоталамуса: проявляется комплекс негативных признаков в различных отделах организма. На фоне гормонального сбоя подростки и взрослые сталкиваются с внешними проявлениями ГСПП и внутренними нарушениями.
Что такое гипофизарное ожирение и как лечить нарушение регуляции гипоталамо-гипофизарной системы? У нас есть ответ!
О том, какие гормоны вырабатывает щитовидная железы и для они необходимы человеческому организму прочтите по этому адресу.
Провоцирующие факторы:
- гипоксия плода,
- женщина перенесла поздний токсикоз беременности,
- у новорожденного был выявлен белково-энергетический дефицит,
- ребенок страдает от хронических патологий (гипертония, тонзиллит, бронхиальная астма),
- ожирение в детском возрасте,
- неправильное функционирование ЩЖ,
- период полового созревания начался раньше положенных сроков,
- дети и подростки сталкиваются с воздействием вредных факторов: радиации, токсических веществ, химикатов, атмосферных выбросов,
- ребенок перенес травму головы,
- в анамнезе есть тяжелые вирусные и бактериальные инфекции,
- частые стрессовые ситуации в семье и детском коллективе.
На заметку! Не всегда медики могут установить фактор, запускающий механизм негативных изменений в отделах головного мозга. Основная причина дисфункция гипоталамуса, нарушение секреции гормонов, регулирующих многие физиологические процессы и поведенческие реакции в организме.
Виды и формы заболевания
Гипоталамический синдром имеет множество проявлений. В зависимости от сочетания отрицательных симптомов, медики выделяют несколько категорий ГСПП.
Основные формы заболевания:


- нейротрофическая,
- проблемы с терморегуляцией,
- вегетососудистая,
- расстройства нервной, эндокринной системы, проблемы с метаболизмом,
- гипоталамическая форма эпилепсии,
- нервно-мышечная.
Характерная симптоматика
Специфический признак ожирение, на фоне которого наибольшие запасы жировых отложений появляются в зоне живота, рук и ног. При отсутствии коррекции состояния, на фоне ГСПП стремительно нарастет ИМТ, развивается морбидное ожирение, на теле появляются хорошо заметные растяжки. Не случайно народное название патологии болезнь розовых стрий.
Характерные признаки гипоталамического синдрома:
- у мальчиков. Пухлое белое лицо, широкий таз, развитие гинекомастии. Появляется раннее половое влечение, размеры гениталий в норме,
- у девочек. Активное формирование акне, гирсутизм и усиленный рост волос на теле и в зоне лица, соски темнеют, менструации становятся нерегулярными.
У подростков обоих полов проявляется один-два и более признаков симптокомплекса:
- активное разрастание новообразований на теле (липомы, бородавки, витилиго),
- сонливость, замедленная реакция,
- истончение и ломкость ногтевых пластин,
- на бедрах, животе, ягодицах появляются растяжки или стрии розового цвета,
- с утра без причины повышается температура, к вечеру показатели нормализуются,
- часто развивается аллергия на различные раздражители,
- нередко потеют руки, изменяется состояние ладоней: появляется синюшность, похолодание конечностей,
- давление нестабильное, часто развивается артериальная гипертензия,
- подросток постоянно хочет есть, наиболее сильный аппетит появляется ночью,
- мучает жажда,
- беспокоят головные боли,
- в зоне отсутствия потовых желез усиливается сухость эпидермиса,
- ухудшается психоэмоциональное состояние, подросток становится агрессивным, грубым либо замкнутым,
- ребенок страдает от панических атак.
На фоне гипоталамического синдрома развивается:


- симпатоадреналиновый криз с повышением давления, головной болью, тахикардией, покалыванием в сердце, паническими атаками,
- вагоинсулярный криз. Характерные признаки: расстройство стула, медленное сердцебиение, нехватка воздуха, увеличение объема мочи. Пациенты жалуются на усиленную потливость, чувство жара, слабость, тошноту.
Диагностика
При появлении одного или нескольких признаков гипоталамического синдрома нужно обратиться к эндокринологу. Нередко требуется помощь психолога, гастроэнтеролога.
Диагностика ГСПП достаточно сложная: патология имеет сходство с другими заболеваниями эндокринной, нервной, сердечно-сосудистой системы. Нужно сдать несколько видов анализов, посетить кабинет МРТ и УЗИ. Несмотря на высокую стоимость комплексного обследования, нужно пройти все этапы, чтобы избежать неточных результатов.
В процессе обследования нужен комплекс диагностических мер:
- анализы на гормоны: АКТГ, пролактин, кортизол, ФСГ, ТТГ, ЛГ,
- проведение МРТ гипофиза и других отделов головного мозга,
- электроэнцефалограмма,
- тест для определения толерантности к глюкозе,
- проведение УЗИ щитовидки и органов таза,
- допплерография сосудов мозга.
Общие направления терапии и способы лечения
При подтверждении развития ГСПП пациент должен настроиться на длительный процесс терапии. Важно выполнять все рекомендации эндокринолога. При пубертатном диспитуитаризме нужен комплексный прием препаратов и коррекция питания. Отсутствие грамотной терапии, нежелание подростка или взрослого придерживаться схемы лечения приводит к серьезным отклонениям различного рода.
Пациенты принимают препараты:


- гормональные составы для восстановления функций ЩЖ,
- обязательно проводится витаминотерапия,
- при повышенных показателях тестостерона назначают лекарство Верошпирон с мочегонным действием,
- при морбидном ожирении нужны аноретики либо проводят специфическую операцию на желудке и кишечнике,
- на фоне сахарного диабета и уменьшения толерантности к глюкозе нужны сахароснижающие составы. Оптимальный вид гипогликемических препаратов подбирает эндокринолог с учетом уровня сахара крови, возраста, противопоказаний,
- для снижения уровня гормона пролактина рекомендованы препараты Бромокриптин, Достинекс,
- при нарушении цикла, девочки и женщины должны пройти курс терапии с применением эстрогенсодержащих составов и препаратов на основе прогестерона. При выборе таблеток нужно учесть исходный уровень половых гормонов,
- при стойкой артериальной гипертензии нужен постоянный прием наименований, стабилизирующих АД. Обязательно соблюдать бессолевую диету.
Правила питания:
- резкое ограничение количества углеводов, особенно быстрых: сладостей, выпечки, картофеля, сухофруктов,
- получение пищи с равными интервалами, не реже пяти раз за сутки, объем порции небольшой, общая калорийность зависит от пола и возраста,
- употребление минимально допустимого количества соли по нормам для определенного возраста, особенно при повышении артериального давления,
- голодать нельзя, жесткие диеты также запрещены,
- при развитии диабета можно употреблять сахарозаменители: ксилит, фруктозу, сорбит в ограниченном количестве,
- жареное, копченое, очень сладкое, животные жиры, крахмалистые продукты, консервы, фаст-фуд и газированные напитки под запретом либо разрешены в ограниченном объеме.
Посмотрите список гормонов человека и узнайте о роли биологически активных компонентов.
О симптомах аутоиммунного тиреоидита щитовидной железы и о лечении патологии при беременности написано на этой странице.
Перейдите по ссылке https://fr-dc.ru/hormones/drugie/adrenalin.html и прочтите о функциях гормона адреналина в организме, а также о причинах и симптомах отклонений.
Общие рекомендации:
- избегать стрессов,
- больше двигаться, выполнять гимнастику,
- получить помощь квалифицированного психолога,
- соблюдать правила лечения, предупреждать кризы,
- правильно питаться,
- изменить образ жизни,
- устранить очаги хронической инфекции,
- получать санаторно-курортное лечение,
- вовремя сообщать эндокринологу об изменениях в организме на фоне лечения гипоталамического синдрома,
- родители должны контролировать регулярность цикла и продолжительность менструаций у девочек, информировать врача о стабилизации течения либо нарушении физиологических процессов.
Появление симптомов гипоталамического синдрома в пубертатном периоде и у взрослых требует своевременной и грамотной коррекции состояния пациента. Не стоит смеяться над подростком при резком наборе килограммов и садить на жесткую диету: нужно проанализировать факторы, влияющие на изменение веса. При сочетании высокого ИМТ, стрий на теле, акне с другими признаками ГСПП нужна консультация квалифицированного эндокринолога.
Видео фрагмент из телепередачи Жить здорово! об особенностях терапии гипоталамического синдрома:
Дисфункция гипоталамуса — Лечение болезней
Народное лечение дисфункции
гипоталамуса
Дисфункция гипоталамуса — симптомокомплекс, выражающийся в полигландулярной дисфункции с нарушением обменных и трофических процессов. Гипоталамическую дисфункцию рассматривают как дезорганизацию функциональных систем, находящихся под контролем лимбикоретикулярного комплекса, к которому относятся: ретикулярная формация, гипоталамус, таламус, миндалевидное тело, гипокамп, перегородка, некоторые ассоциативные зоны коры больших полушарий. Причины и патогенез этих нарушений до конца не изучены. Единой точкой зрения учёных является представление о полиэтиологичности развития заболевания у подростков с конституциональной или врождённой недостаточностью гипоталамуса. Широкий спектр симптоматики, развивающейся при дисфункции гипоталамуса, объясняется, в первую очередь, обширными функциями гипоталамуса, к которым относится непосредственный контроль за секрецией люлиберинов, и, опосредованно, за активностью желез внутренней секреции, метаболическими изменениями, функцией вегетативной нервной системы, температурной регуляцией, эмоциональными реакциями, половым и пищевым поведением и др.. Кроме того, возникают вегетативнососудистые нарушения, реже мотивационные и эмоциональные расстройства, а также метаболические изменения.
Следует обратить внимание на особенности течения беременности и родов у матери, в частности гипоксию, гипотрофию, переношенность, и другие факторы, способствующие нарушению функции гипоталамических структур мозга плода. Необходимо также выяснить наличие у близких родственников ожирения, сахарного диабета, заболеваний щитовидной железы, склонностей к вегетососудистой дистонии.
Физическое развитие детей характеризуется высоким ростом и увеличением индекса массы тела с начала пубертатного периода. Почти у трети больных тенденцию к ожирению отмечают с детства. Частые признаки гипоталамической дисфункции — белые и розовые стрии на коже различной степени выраженности, у 21% девушек наблюдают гирсутизм.
Гиперпигментацию кожи в области подмышечных впадин, на шее и локтях обнаруживают у 19% пациенток, увеличение щитовидной железы до 1–2й степени отмечают у 34% обследованных.
Течение полового созревания у девочек характеризуется ранним его началом (9–10 лет) и быстрой прибавкой массы тела на фоне быстрого роста тела в длину. Возраст менархе колеблется от 9 до 12 лет. У подавляющего большинства пациенток нарушения менструального цикла зафиксированы через 6 месяцев – 2,5 года после начала менструаций, в основном совпадая с возрастом 14–16 лет. Оценка темпов полового созревания позволила констатировать более раннее и быстрое половое развитие девочек с гипоталамической дисфункцией по сравнению со сверстницами.
Гинекологическое исследование констатирует правильное развитие половых органов, в то же время почти у половины подростков отмечают гиперпигментацию кожи промежности и внутренней поверхности бёдер. Состояние, размеры и расположение внутренних половых органов, как правило, не отличаются от возрастной нормы.
Необходимо проводить дифференциальную диагностику с болезнью и синдромом Иценко–Кушинга, опухолью головного мозга. Кроме того, гипоталамическую дисфункцию следует дифференцировать с обменноэндокринными расстройствами на фоне инсулинорезистентности.
Дифференциальная диагностика базируется на дополнительных методах исследования: МРТ головного мозга и надпочечников, на результатах изучения суточного ритма гормонов и гормонального статуса в условиях гормональных проб, биохимических показателях крови.
Дисфункция гипоталамуса похожа на болезнь щитовидной железы
Наличие симптомов заболевания щитовидной железы при нормальном уровне гормонов может говорить о дисфункции гипоталамуса, сообщает MedPage Today по материалам Американской ассоциации клинических эндокринологов.
Команда ученых под руководством эндокринолога Саада Саккала (Saad Sakkal) представила данные наблюдений за 50 пациентами. Все они изначально имели симптомы нарушения функции щитовидной железы. 76% выборки составляли женщины, возраст участников составлял от 18 до 68 лет. При этом, несмотря на жалобы, 72% участников проекта имели нормальные уровни гормонов щитовидной железы. В ходе обследования ученые ставили диагноз «дисфункция гипоталамуса» как «вероятный» при наличии трех симптомов и как «окончательный» — при наличии четырех и более симптомов.
Исследование показало, что у 68% пациентов имелось, как минимум, 4 симптома гипоталамического ожирения, поэтому они получили окончательный диагноз «дисфункция гипоталамуса». 22% пациентов попали в категорию «вероятно имеющих дисфункцию гипоталамуса». Самыми распространенными симптомами были: усталость (76%), нарушения терморегуляции (68%), колебания веса (88%), нарушения сна (70%), боли (72%), колебания настроения (80%), нарушения либидо (38%) и др.
Ученые подчеркивают важность своего исследования: нередко пациенты с симптомами нарушения работы щитовидной железы получают соответствующее лечение, которое им не помогает. Лечащие врачи в таких случаях зачастую обвиняют пациентов в симуляции или ставят другие диагнозы: пограничное расстройство личности, истощение надпочечников, расстройства неизвестной природы. При этом в реальности речь идет о дисфункции гипоталамуса.
‘Thyroid’ Issues May Really Be Hypothalamic — MEdPage Today
Комментарий Эргашака:
Дисфункция гипоталамуса всегда сопровождается с нарушениями здоровья центральной нервной и эндокринной системы с подросткового возраста. Она может проявиться у одних больных в пубертатном периоде, у других в связи с поздним половым созреванием. У девочек дисфункция гипоталамуса может выражаться с опозданием начала менструации, а у мальчиков отсутствием вторых половых признаков или карликовостью обоих полов. В старшем возрасте, у девушек наблюдается явные признаки дисфункции яичников, а у парней различные жалобы на эректильные недостаточности половых функций, в виде слабой эрекции или преждевременной эякуляции.
При лечении дисфункции гипоталамуса огромную помощь оказывает мой бальзам «Афродизиак моул лахм» — сексуально возбуждающая мясная вода совместно с бальзамом афродизиак «Якорцы».
Чтобы приготовить бальзам «Якорцы» берете: Один килограмм порошок травы якорцы, собранных во время бурного цветения и 500 грамм порошки корни имбиря с нового урожая, по один килограмм азиатский нут и маш (азиатская чечевица). По 150 грамм семян: дикой моркови, люцерны, лука, редки, репы, кресс салата — жир-жира. По 400 грамм семена арбуза, дыни, огурцов и тыквы. По 300 грамм порошки сушеные зубчики чеснока и шелухи дикого или морского лука, по 500 грамм сушеный черный и желтый виноград «сояки» (сушеный в тени), по один килограмм сырой сладкий миндаль, фисташка, сладких ядер абрикоса. По 100 грамм горьких ядер миндали, абрикоса и персика. Один килограмм аптечное тыквенное масло и по 100 грамм масло розы, чернушки и горького миндаля. Два килограмм бальзама «Афродизиак моул лахм». Все содержимое после тщательного измельчения последовательно смешиваете в течение трех часов деревянной лопаточкой из плодового дерева до однородной консистенции. После сорока одной дневного хранения в темном и сухом месте комнатной температуре в герметично закрытой фарфоровой посуде бальзам готова к использованию.
Применение: Бальзам «Якорцы» применяется для профилактики и лечения дисфункции гипоталамуса у всех возрастов с семилетнего возраста у девочек и с девятилетнего возраста у мальчиков и далее не имеет ограничения в возрасте. Доза взрослых для одноразового приема бальзама берется 25 грамм. Для профилактики достаточно, одноразового приема натощак или перед сном в течение от одного до пяти лет сорокадневными курсами с двадцати дневным перерывом до полного исчезновения признаков дисфункции гипоталамуса. Для лечения явных видов эндокринной дисфункции бальзам принимается три раза в день с сорока дневными курсами с двадцатидневным перерывом до полного улучшения лабораторных показателей и исчезновения признаков эндокринной недостаточности и дисфункции гипоталамуса. Детьми до 12 лет принимается половина дозы взрослого. Люди с холодной натурой (те, кто плохо переносит холод), бальзам запивают со сто грамм соком сельдерея, а кто плохо переносит жару (с горячей натурой), со сто грамм соком кинзы. При отсутствии сока отваривают на водяной бане в розавой воде семена сельдерея или кориандра в гулобе (розавой воде). Для приготовления напитки берут на литр розавой воды 25 грамм порошка кориандра или сельдерея и запивают бальзам 100 г напитком.
Гипоталамический синдром – причины и лечение
При гипоталамическом синдроме у больного нарушены основные функции организма, которые регулируются одним из отделов головного мозга – гипоталамусом. У человека происходит сбой в работе обмена веществ, нарушение работы эндокринной системы, вегетативное расстройство. Начальная стадия болезни характеризуется стремительным увеличением массы тела, сильными головными болями, а также нарушением настроения и нервно-эмоциональным состоянием в целом. У пациентов резко повышается аппетит, появляется чувство жажды и сухости во рту, снижение потенции, у женщин – нарушается менструальная функция и как результат – может развиться бесплодие.
Диагностика гипоталамического синдрома подразумевает под собой – МРТ головного мозга, УЗИ надпочечников, УЗИ щитовидной железы, у женщин – исследование органов малого таза.
Чтобы вылечить гипоталамический синдром, необходимо будет подобрать устойчивую гормональную терапию для регуляции работы эндокринной и репродуктивной систем. Остальное лечение – симптоматическое.
Осложнение гипоталамического синдрома
В основном, пациенты слышат диагноз – гипоталамический синдром, после того, как обращаются к:
- Эндокринологу – с жалобами на увеличение массы тела, постоянную жажду во рту сухость, увеличение в размерах щитовидной железы. Человек действительно ощущает себя крайне больным, слабым, изможденным.
- К гинекологу – с нарушением менструального цикла и явно выраженными изменениями в женской фигуре. У пациенток отмечается снижение уровня женского гормона прогестерона и увеличение мужского – тестостерона. Женщины, которые обращаются через несколько месяцев и даже лет после того, как заболевание начало прогрессировать, теряют возможность забеременеть (происходит нарушение детородной функции, так называемое – эндокринное бесплодие). Помимо этого, пациентку может мучить поликистоз яичников, проблемы с самочувствием и сексуальным желанием как таковым.
К сожалению, гипоталамический синдром при отсутствии лечения может настолько быстро прогрессировать, что в результате приводит к снижению трудоспособности человека или же к ее полной потере.
Почему развивается гипоталамический синдром?
То, что волнует каждого пациента – почему происходит возникновение гипоталамического синдрома у вполне здоровых людей? Почему вдруг ни с того, ни с сего может развиться бесплодие у женщин?
Как уже отмечалось выше, гипоталамический синдром возникает при нарушении функций гипоталамуса – отдела головного мозга. Гипоталамус отвечает в нашем организме за выработку нервной реакции на происходящее; регулирует обмен веществ; отвечает за реакцию организма на тепло/холод; поддерживает нормальное функционирование кровеносных сосудов и сердечно-сосудистой системы в целом. Но, и это еще не все!
Гипоталамус отвечает за наше половое влечение к партнеру, работу желудочно-кишечного тракта, а также реакцию организма на нервно-эмоциональные возбудители (к примеру, стрессовые ситуации и т.д).
Теперь нужно понять, почему гипоталамус может прекратить свою работу в плане регуляции и выработки жизненноважных функций в организме человека.
Причины нарушения работы гипоталамуса
Отдел головного мозга – гипоталамус может прекратить свое функционирование по нескольким основным причинам:
- Злокачественные или же доброкачественные опухоли головного мозга;
- Повреждения головного мозга в результате тяжелым черепно-мозговых травм;
- Алкоголизм;
- Злоупотребление наркотиками;
- Проживание в зоне с повышенной радиацией или же загрязненным экологическим статусом;
- При вирусных/инфекционных заболеваниях, протекающих в хронической стадии – малярия, грипп, ревматоидный артрит, тонзиллит и т.д.
- Постоянное пребывание в стрессовой ситуации, подверженность депрессиям и повышенным эмоциональным и умственным нагрузкам;
- Сбой гормонального фона у женщин в период беременности;
- Врожденная дисфункция гипоталамуса;
- Ожирение 1,2 степени.
Классификация заболевания
Нарушение работы гипоталамуса, как уже отмечалось выше, может быть первичным, то есть – это та дисфункция в организме, которая произошла в результате перенесенных травм, инфекций, хронических заболеваний. Если же у пациента вторичный гипоталамический синдром, то он возникает в результате избыточного веса пациента, а именно – ожирения.
Гипоталамический синдром может проявляться с признаками патологического ожирения, с гиперкортицизмом и с другими функциональными нарушениями в организме.
Как и все заболевания, гипоталамический синдром не стоит на месте, а прогрессирует. Именно поэтому, патология может протекать как стабильной стадии, так и в регрессирующей.
Характерные симптомы болезни
При гипоталамическом синдроме у пациента происходит как физическое, так и умственное истощение. Больной жалуется на постоянную слабость, боли в сердце, повышенную утомляемость (даже после нескольких часов активного бодрствования). Больной крайне тяжело реагирует на смену погоды, ему постоянно не хватает свежего воздуха, хочется пить, мучает жажда.
Эмоциональное состояние крайне нестабильное – ощущение необъяснимого страха/тревоги сменяется истерикой, смехом и слезами. Сон у пациента нарушен, в любое время суток может повыситься/понизиться артериальное давление, руки патологически трясутся, увеличивается потоотделение.
У женщин нарушается менструальная функция, развивается бесплодие.
Лечение гипоталамического синдрома
Лечение гипоталамического синдрома должно быть исключительно комплексным, так как это заболевание затрагивает практически весь организм. Терапия начинается после полного обследования организма и консультаций специалистов – эндокринолога, гинеколога, невролога.
Первый этап лечения – хирургическое удаление опухолей головного мозга (если таковые диагностированы). Далее, проводят профилактику адреналовых кризов медикаментами – Пирроксан, Беллатаминал, Грандаксин.
Нарушения эндокринной и репродуктивной системы корректируют гормональной заместительной терапией. С целью улучшения мозгового кровообращения назначают Кавинтон, Пирацетам, а также витаминные препараты Актовегин, Глицин. По назначению – проводят физиотерапию.
причины, из-за чего бывает и лечение
Основой репродуктивной системы женщины является связь гипоталамус — гипофиз — яичник, правильное функционирование которой обеспечивает созревание полноценной яйцеклетки, изменение структуры эндометрия, необходимое для нормальной имплантации эмбриона, правильное функционирование эпителия маточных труб для продвижения оплодотворенной яйцеклетки в матку, имплантацию и сохранение ранней беременности.
Высшим органом регуляции гипоталамо-гипофизарно-яичниковой системы является центральная нервная система, путем целого комплекса прямых и обратных взаимодействий обеспечивающая стабильность работы системы репродукции.
Гипоталамус (участок головного мозга) является центром регуляции менструального цикла. С помощью рилизинг-гормонов гипоталамус управляет работой гипофиза (железа в основании головного мозга). Гипофиз в свою очередь регулирует работу всех желез внутренней секреции — вырабатывает фолликулостимулирующий гормон (ФСГ) и лютеинизирующий гормон (ЛГ). Под влиянием гормонов гипофиза (ФСГ, ЛГ и пролактина) осуществляются циклические изменения в яичниках — созревание яйцеклетки и овуляция.Так же уровень АМГ- гормон вырабатывается фолликулами яичников женского организма , показатель репродуктивной возможности конкретной женщины.Средними показателями уровня антимюллерова гормона являются цифры от 1 до 12 нг/мл. эти показатели свидетельствуют о высоком овариальном резерве.Амг для эко должно быть не менее 1,0 нг/мл
При большинстве гипоталамо-гипофизарных заболеваний у женщин развивается менструальная дисфункция вплоть до аменореи.
Гипоталамо-гипофизарная недостаточность
Эта патология характеризуется снижением уровня гормонов гипоталамуса, приводящее к гипоменструальному и гиперменструальному (реже) синдрому, – скудные или обильные менструации.
У женщин с гипоталамо-гипофизарной недостаточностью матка уменьшена, шейка матки имеет коническую форму, трубы удлиненные, тонкие, извитые, влагалище узкое. Такое патологическое состояние называют половым инфантилизмом. Такие анатомические особенности половых органов играют определенную роль в происхождении бесплодия, но основное значение имеет отсутствие овуляции.
Лечение эндокринного бесплодия проводится в зависимости от характера и локализации патологического процесса.
При гипоталамо-гипофизарной недостаточности и явлениях инфантилизма используется гормонотерапия. Лечение должно проводиться строго по назначению врача-гинеколога под регулярным контролем количества половых гормонов (эстрогена) в крови и моче.
Гипоталамо-гипофизарная дисфункция
Причинами дисфункции гипоталамо-гипофизарной системы могут быть физический или психический стресс, инфекционные заболевания (менингит, энцефалит), заболевания носоглотки (тонзиллит, гайморит), травмы, недосыпание,недостаточное содержание витаминов в организме женщины,голодание. В результате чего нарушается выработка гормонов.
Гипоталамо-гипофизарной дисфункцией страдают больные с расстройствами менструального цикла: недостаточность лютеиновой фазы, ановуляторные циклы (отсутствие овуляции) или аменорея. Отмечается повышенная секреция эстрогенов и высокий уровень пролактина и гонадотропина в крови (гормонов, синтезирующихся в гипоталамусе). Недостаточное количество ФСГ приводит к отсутствию роста фолликулов, ановуляции, и как следствие, к бесплодию.
К этой же группе можно отнести женщин с повышенным уровнем выработки яичниками андрогенов (гормонов, отвечающих за мужские половые признаки). Постоянно высокий уровень андрогенов приводит к подавлению овуляции и может вызвать гирсутизм (повышенное оволосение), угревую сыпь (акне), ановуляцию, отсутствие менструаций.
У женщин с гипоталамо-гипофизарной дисфункцией лечение зависит от уровня гормонов в крови. При наличии высокого уровня пролактина в крови перед назначением гормональной терапии проводится курс лечения, направленного на снижение выработки пролактина. На фоне проводимой гормональной терапии женщине проводят также стимуляцию овуляции определенными препаратами, что зачастую дает возможность зачать ребенка.
Недостаточность лютеиновой фазы
Одной из причин гипоталамо-гипофизарной дисфункции является недостаточность лютеиновой фазы (НЛФ) менструального цикла. Эта патология возникает при выработке желтым телом недостаточного количества прогестерона, что приводит неполноценному изменению структуры эндометрия, необходимому для нормальной имплантации эмбриона, нарушению функционирования эпителия маточных труб для продвижения оплодотворенной яйцеклетки в матку, нарушению процессов имплантации из-за тонкой структуры эндометрия. Это может привести к эндокринному бесплодию , появлению скудных кровянистых выделений за 4-5 дней до начала очередной менструации или же к самопроизвольному выкидышу на ранних сроках беременности (6-7 недель).
Гормональным проявлением недостаточности лютеиновой фазы является снижение продукции прогестерона желтым телом, сопровождающееся нормальной или повышенной секрецией эстрадиола. На клеточном уровне недостаточность лютеиновой фазы проявляется усилением клеточных делений (эндрометрий, молочная железа, миометрий). Клинически недостаточность лютеиновой фазы проявляется предменструальным синдромом, нарушениями менструального цикла, снижением фертильности, доброкачественными опухолями молочных желез и миомой матки. Причинами бесплодия при недостаточности лютеиновой фазы являются недостаточная зрелость эндометрия, затрудняющая нормальную имплантацию яйцеклетки и низкий уровень прогестерона, недостаточный для поддержки ранней беременности.
Для проведения ЭКО при микроаденоме гипофиза, как и у пациенток без такового диагноза, проводится стимуляция овуляции, которая при данном диагнозе при условии успешной терапии не противопоказана. Предпочтения для данной манипуляции отдают препаратам гонадотропинов.
Причины недостаточности лютеиновой фазы менструального цикла многообразны.
Недостаточность лютеиновой фазы встречается в 25% случаев эндокринного бесплодия. Лечение бесплодия у пациенток с недостаточностью лютеиновой фазы проводится путем назначения препаратов прогестерона.
В репродуктивной системе женщины прогестерон имеет большое значение. Он отвечает за формирование благоприятной для зачатия среды в области матки, помогает имплантировать плодное яйцо и сохраняет вещество, укрепляющее эмбрион на протяжении всего периода вынашивания.Но в случаи превышение нормального количества гормона чревато для женщины появлением неприятной симптоматики такими как киста молочной железы.В этих случаях назначают узи молочных желез для эко
Диагностика гипоталамо — гипофизарной дисфункции
Для диагностики нарушений в гипоталамо-гипофизарной-яичниковой системе необходим весь спектр клинико-лабораторных, биохимических исследований крови, исследований на гормоны, рентгенологический снимок черепа (области турецкого седла, где находится гипофиз). Информативным является измерение базальной температуры. В период овуляции отмечается увеличение ректальной температуры в среднем на 1 °С. При недостаточности лютеиновой фазы отмечается укорочение второй фазы цикла, разница температуры в обе фазы цикла составляет менее 0,6 °С.
Проводится ультразвуковое сканирование роста фолликулов и толщины эндометрия в течение всего менструального цикла.
Проводится биопсия эндометрия за 2–3 дня до начала менструации, позволяющая определить функциональные возможности эндометрия, лапароскопия.
Информативным методом исследования гипофиза является компьютерная томография (КТ). Рентгеновское КТ-исследование головы позволяет выявить изменения плотности гипофиза, дифференцировать микро- и макроаденомы, «пустое» седло и кисты от нормальной ткани гипофиза.
Для диагностики новообразований гипоталамо-гипофизарной области применяется МРТ-исследование. Нормальный гипофиз на МРТ имеет очертания эллипса. МРТ позволяет различить стебель гипофиза, малейшие изменения структуры гипофиза, отдельные кисты, кистозную опухоль, кровоизлияния, кистозное перерождение гипофиза. Преимущество МРТ — исследования в отсутствии рентгеновского облучения, что дает возможность многократно проводить обследования больного в динамике.
Гипоталамическая дисфункция | UF Health, University of Florida Health
Определение
Гипоталамическая дисфункция — это проблема части мозга, называемой гипоталамусом. Гипоталамус помогает контролировать гипофиз и регулирует многие функции организма.
Альтернативные названия
Гипоталамические синдромы
Причины
Гипоталамус помогает поддерживать баланс внутренних функций организма. Он помогает регулировать:
- Аппетит и вес
- Температура тела
- Роды
- Эмоции, поведение, память
- Рост
- Производство грудного молока
- Солевой и водный баланс
- Половое влечение
- Цикл сна-бодрствования и биологические часы
Другой важной функцией гипоталамуса является контроль над гипофизом.Гипофиз — это небольшая железа в основании мозга. Он находится чуть ниже гипоталамуса. Гипофиз, в свою очередь, контролирует:
Существует множество причин гипоталамической дисфункции. Наиболее распространены хирургические вмешательства, черепно-мозговые травмы, опухоли и облучение.
К другим причинам относятся:
Симптомы
Симптомы обычно связаны с отсутствием гормонов или сигналов мозга. У детей могут быть проблемы с ростом, либо слишком много, либо слишком мало. У других детей половое созревание наступает слишком рано или слишком поздно.
Симптомы опухоли могут включать головную боль или потерю зрения.
Если поражена щитовидная железа, могут появиться симптомы ее недостаточной активности (гипотиреоз). Симптомы могут включать в себя постоянное ощущение холода, запор, усталость или увеличение веса.
Если поражены надпочечники, могут наблюдаться симптомы пониженной функции надпочечников. Симптомы могут включать усталость, слабость, плохой аппетит, потерю веса и отсутствие интереса к занятиям.
Обследования и анализы
Врач проведет медицинский осмотр и спросит о ваших симптомах.
Могут быть назначены анализы крови или мочи для определения уровней гормонов, например:
Другие возможные тесты включают:
Лечение
Лечение зависит от причины гипоталамической дисфункции:
- При опухолях может потребоваться хирургическое вмешательство или облучение. необходимо.
- При гормональном дефиците недостающие гормоны необходимо восполнить приемом лекарств. Это эффективно при проблемах с гипофизом, а также при солевом и водном балансе.
- Лекарства обычно неэффективны при изменении температуры или регуляции сна.
- Некоторые лекарства могут помочь при проблемах, связанных с регулированием аппетита.
Перспективы (Прогноз)
Многие причины гипоталамической дисфункции поддаются лечению. В большинстве случаев недостающие гормоны можно восполнить.
Возможные осложнения
Осложнения гипоталамической дисфункции зависят от причины.
ОПУХОЛИ МОЗГА
- Постоянная слепота
- Проблемы, связанные с областью мозга, в которой образовалась опухоль
- Нарушения зрения
- Проблемы с контролем солевого и водного баланса
ГИПОТИРОИДИЗМ
НЕДОСТАТОЧНОСТЬ НАДПРЕНИЯ
- Неспособность справиться со стрессом
- например, хирургическое вмешательство или инфекция), которые могут быть опасными для жизни, вызывая пониженное давление
ДЕФИЦИТ ПОЛОВОЙ ЖЕЛЕЗЫ
ДЕФИЦИТ ГОРМОНА РОСТА
Когда обращаться к медицинскому работнику
Позвоните своему поставщику, если у вас есть:
- Головные боли
- Симптомы избытка или недостатка гормонов
- Проблемы со зрением
Профилактика
Если у вас есть симптомы гормональной недостаточности, обсудите с врачом заместительную терапию.
Изображения
Ссылки
Giustina A, Braunstein GD. Гипоталамические синдромы. В: Jameson JL, De Groot LJ, de Kretser DM, et al, eds. Эндокринология: взрослая и детская . 7-е изд. Филадельфия, Пенсильвания: Эльзевьер Сондерс; 2016: глава 10.
Weiss RE. Нейроэндокринология и нейроэндокринная система. В: Goldman L, Schafer AI, ред. Гольдман-Сесил Медицина . 26-е изд. Филадельфия, Пенсильвания: Эльзевьер; 2020: глава 210.
.
Гипоталамическая дисфункция
Гипоталамические синдромы
Гипоталамическая дисфункция — это проблема части мозга, которая называется гипоталамус. Гипоталамус помогает контролировать гипофиз и регулирует многие функции организма.
Гипоталамус помогает поддерживать баланс внутренних функций организма. Он помогает регулировать:
- Аппетит и вес
- Температура тела
- Роды
- Эмоции, поведение, память
- Рост
- Производство грудного молока
- Солевой и водный баланс
- Половое влечение
- Сон-бодрствование биологические часы
Другой важной функцией гипоталамуса является управление гипофизом.Гипофиз — это небольшая железа в основании мозга. Он находится чуть ниже гипоталамуса. Гипофиз, в свою очередь, контролирует:
Существует множество причин гипоталамической дисфункции. Чаще всего это хирургия, черепно-мозговые травмы, опухоли и облучение.
Другие причины включают:
Симптомы
Симптомы обычно возникают из-за отсутствия гормонов или сигналов мозга. У детей могут быть проблемы с ростом, либо слишком много, либо слишком мало.У других детей половое созревание наступает слишком рано или слишком поздно.
Опухолевые симптомы могут включать головную боль или потерю зрения.
Симптомы гипотиреоза могут включать, среди прочего, постоянное ощущение холода, запор, усталость или увеличение веса.
Симптомы низкой функции надпочечников могут включать усталость, слабость, плохой аппетит, потерю веса и отсутствие интереса к деятельности.
Экзамены и тесты
Лечащий врач проведет медицинский осмотр и спросит о ваших симптомах.
Могут быть заказаны анализы крови или мочи для определения уровней гормонов, например:
Другие возможные тесты включают:
лечение
Лечение зависит от причины гипоталамической дисфункции:
- При опухолях может потребоваться операция или облучение.
- При гормональном дефиците недостающие гормоны необходимо восполнить приемом лекарств.
Прогноз (прогноз)
Многие причины гипоталамической дисфункции излечимы.В большинстве случаев недостающие гормоны можно восполнить.
Возможные осложнения
Осложнения гипоталамической дисфункции зависят от причины.
ОПУХОЛИ МОЗГА
- Постоянная слепота
- Проблемы, связанные с областью мозга, где возникает опухоль
- Нарушения зрения
- Проблемы с контролем солевого и водного баланса
ГИПОТИРОИДИЗМ
НЕДОСТАТОЧНОСТЬ АДРЕНАЛА
- 000 НЕДОСТАТОЧНОСТЬ
- Головные боли
- Симптомы избытка или недостатка гормонов
- Проблемы со зрением
- Около
- Около
- Наши врачи
- Результаты
- Места
- Медиа
- Медиа
- Медиа Гормональная замена для мужчин
- Биоидентичная гормональная замена для женщин
- Плотность костного образования
- Профилактика рака
- Депрессия
- Проблемы с пищеварением
- Синдром хронической усталости / фибромиалгия 9000 9000 9000
- Гипердиалгия 9000 9000 9000
- Гипердиалгия 9000 9000 9000
- Hashyroid
- Гипертиреоз
- Гипотиреоз
- Низкое либидо
- Болезнь Лайма
- Мигрень
- Рассеянный склероз
- СПКЯ (синдром поликистозных яичников)
- Перименопауза
- Диабет 2 типа
- Терапия
- BHRT
- Ботокс
- ХГЧ для похудания
- Внутривенная (внутривенная) терапия
- Внутривенное введение озона с низкой дозой
- Низкая доза озона
- Иммунотерапия (LDI)
- Низкая доза налтрексона (LDN)
- Мезотерапия
- Пептидная терапия
- Оптимизация перед беременностью
- Терапия пролозоном
- Импульсные электромагнитные частотные добавки (PEMF)
- Ботокс
- SculpSure
- Моделирование контуров тела с помощью Sculpsure
- Омоложение влагалища с помощью MonaLisa Touch
- Лазерная эпиляция
- Мезотерапия
- Восстановление кожи
- Удаление рубцов
- Удаление рубцов
- Статьи
- Отзывы
- Видео отзывы
- Магазин
- 000 НЕДОСТАТОЧНОСТЬ
- таких как хирургическое вмешательство или инфекция), которые могут быть опасными для жизни, вызывая пониженное артериальное давление
ДЕФИЦИТ ПОЛОВЫХ ЖЕЛЕЗ
ДЕФИЦИТ ГОРМОНА РОСТА
Когда обращаться к медицинскому работнику
Позвоните своему врачу, если у вас:
Профилактика
Если у вас есть симптомы гормонального дефицита, обсудите с врачом заместительную терапию.
Ссылки
Giustina A, Braunstein GD. Гипоталамические синдромы. В: Jameson JL, De Groot LJ, de Kretser DM, et al, eds. Эндокринология: взрослая и детская . 7-е изд. Филадельфия, Пенсильвания: Эльзевьер Сондерс; 2016: глава 10.
Молич М.Э. Нейроэндокринология и нейроэндокринная система. В: Goldman L, Schafer AI, ред. Гольдман-Сесил Медицина . 25-е изд. Филадельфия, Пенсильвания: Эльзевьер Сондерс; 2016: глава 223.
НАЗАД
.
Обзор функции оси гипоталамус-гипофиз-надпочечники при синдроме хронической усталости
Дисфункция оси гипоталамус-гипофиз-надпочечники (HPA) была обнаружена у большого количества пациентов с синдромом хронической усталости (CFS) и включает усиленную отрицательную обратную связь, вызванную кортикостероидами , базальный гипокортизолизм, ослабление суточных колебаний и пониженная реакция на вызов. Рассмотрена предполагаемая причинная роль генетического профиля, детских травм и окислительного стресса. Кроме того, влияние пола демонстрируется увеличением частоты нарушения регуляции оси HPA у женщин.Несмотря на временную взаимосвязь, еще не установлено, является ли эндокринная дисрегуляция причинной, следствием или эпифеноменом расстройства. Тем не менее, учитывая индивидуальные различия в эффективности существующих биологических и психологических методов лечения, очевидна потребность в новых стратегиях лечения, например, направленных на ось HPA.
1. Введение
Синдром хронической усталости (СХУ) — это изнурительное заболевание, которое в 1993 году Всемирная организация здравоохранения (ВОЗ) классифицировала как неврологическое заболевание [1].Симптомы СХУ включают стойкую усталость, проблемы с памятью и концентрацией внимания, нарушение режима сна и сильную мышечно-скелетную боль [2]. Обострение симптомов после физической нагрузки является обычным, но не неизменным [3]. Отображаемые симптомы заметно различаются от пациента к пациенту; некоторые пациенты остаются прикованными к постели в течение очень долгих периодов времени, в то время как другие могут справляться со своей усталостью, оставаясь в пределах своих энергетических границ [4]. Диагностическая надежность повышается за счет использования рабочих критериев, таких как Критерии Центра по контролю и профилактике заболеваний [5], Оксфордские критерии [6] или Международные критерии консенсуса [7, 8].Однако неоднородный профиль симптомов и отсутствие четких биологических маркеров не позволяют уверенности в достоверности СХУ как единого диагноза. Неизвестно, например, существует ли базовый набор биологических процессов, лежащих в основе всех случаев СХУ, или существует несколько процессов (и если да, то сходятся ли эти потенциально несопоставимые процессы на конечном общем пути) [9 ].
Нарушение регуляции биологических систем, которые опосредуют реакцию на стресс, потенциально играет важную роль в этиопатогенезе CFS [1, 4, 10].Система нейробиологического стресса состоит из ряда сетей, которые образуют сложные пути; важной частью этого является ось гипоталамус-гипофиз-надпочечники (HPA) [11–14], которая представляет собой саморегулируемую систему обратной связи, которая способствует поддержанию гомеостаза и на которую влияют многие факторы, такие как время суток и физический психологические стрессоры [2, 15]. Внутри оси HPA имеется ряд структур, включая паравентрикулярное ядро (PVN) гипоталамуса, которое высвобождает кортикотропин-рилизинг-гормон (CRH) и аргинин-вазопрессин (AVP), который, в свою очередь, стимулирует гипофиз к секреции адренокортикотропного гормона (ACTH) в мозг. Систематическая циркуляция.АКТГ действует на надпочечники, стимулируя синтез и секрецию кортизола. Кортизол высвобождается пульсирующе и обеспечивает строгое регулирование как прямой, так и обратной петли с участием оси HPA. Следовательно, циркулирующий кортизол активирует минералокортикоидные и глюкокортикоидные рецепторы (MR и GR) и, таким образом, снижает секрецию CRH, AVP и ACTH [16, 17]. Этот механизм обратной связи показан на Рисунке 1 . Некоторые считают, что функциональная способность глюкокортикоидных рецепторов является определяющим фактором в регуляции оси HPA [18].Кортизол оказывает мощное и обширное действие; он влияет на множество физиологических функций, например, в регуляции нейроэндокринной и симпатической нервной систем, модуляции воспалительной реакции, ингибировании секреции нескольких гормонов и индукции апоптоза лимфоцитов [19, 20].
2. Схема контуров обратной связи оси гипоталамус-гипофиз-надпочечник
См. Рис. 1.
3. Метаболические пути надпочечников
См. Рисунок 2.
4. Функция оси HPA у пациентов с CFS
Базальный гипокортизолизм впервые был описан у пациентов с CFS в 1981 году [21]. С тех пор концентрации кортизола в крови, слюне и моче были измерены в ряде исследований с довольно разными результатами (см. Обзор [8]), но представление о гипокортизолемической картине при СХУ подтверждается метаанализом [22]. Снижение уровня кортизола более заметно у пациентов женского пола, а также имеет тенденцию возникать на более поздних стадиях заболевания [22].Эти аномальные концентрации кортизола могут отражать различия в биологическом опосредовании реакции на стресс или могут быть следствием различий в природе / величине стрессора, вызванного экспериментальной процедурой (например, визитом в больницу или венепункцией) у пациентов с CFS по сравнению с компаратором. предметы [8, 16, 23]. Кроме того, базальные исследования также показали ослабление суточных колебаний [8, 24], особенно с потерей утреннего пика АКТГ [8, 20, 21, 25, 26] или кортизола [8, 20, 27], в то время как контрольные исследования часто , но не всегда, демонстрируют пониженную чувствительность оси HPA.Это было оценено с использованием реакции АКТГ, кортизола и / или 11-дезоксикортизола на фармакологическое воздействие с использованием, например, дексаметазона в сочетании с кортикотропин-рилизинг гормоном (CRH) [28], инсулином [29], воспалительными цитокинами и метирапоном [ 30]; на психологический вызов (например, с использованием Трирского социального стресс-теста [31]) и на физиологический вызов (например, пробуждение) [32–34].
Гипокортизолемия, ослабление суточных колебаний и снижение чувствительности к нагрузке, наблюдаемые в этих поперечных исследованиях, могут быть опосредованы усилением GR и MR, снижением синтеза гормонов или повышенным метаболизмом [8, 35].Повышенное подавление кортизола во время теста на подавление дексаметазона [36, 37] и преднизолона [38] подтверждает мнение о том, что повышенная функциональная активность GR и, возможно, MR может иметь патофизиологическое значение при CFS. Однако, поскольку дексаметазон метаболизируется через метаболические пути кортизола, усиленное подавление кортизола во время ТЛЧ может быть вызвано не активацией GR, а снижением метаболизма дексаметазона (как следствие ингибирования ферментов, вторичного по отношению к стойкой гипокортизолемии [39]).
Тезис о том, что гипокортизолемия вызывается сдвигом баланса различных метаболических путей (рис. 2) в синтезе стероидов, предварительно подтверждается, но ни в коем случае не подтверждается исследованиями, изучающими концентрации дегидроэпиандростерона (DHEA) и дегидроэпиандростерона сульфата (DHEAS) в плазме. ) и теми, которые рассчитывают соотношение кортизол: ДГЭА. Уровни DHEA были нормальными [29], численно [40] или значительно [41] повышенными; Сообщается, что уровни DHEAS снижены [42, 43], соотношение кортизол: DHEA оказалось нормальным [41, 44] или, в более крупном исследовании, снижено [40] у пациентов с CFS.
5. Причина нарушения регуляции оси HPA в CFS
Ценно изучить механизмы, которые могут объяснить нарушение регуляции оси HPA, наблюдаемое у взрослых с CFS. Специфические гены (действующие на ось HPA или другие), которые создают повышенный риск CFS, не идентифицированы. Однако есть доказательства наследственного компонента этого расстройства [45]. Кроме того, роль ранних неблагоприятных факторов также заслуживает рассмотрения, особенно с учетом данных о повышенной частоте детских травм у пациентов с СХУ.Около 50% пациентов сообщают хотя бы об одном типе детских травм [46, 47]. Было подсчитано, что детская травма увеличивает риск CFS в 6-8 раз [33, 48] с дифференцированной зависимостью между тяжестью травмы и риском развития CFS [33, 46, 48]. Более того, повышенная тяжесть симптомов отмечена у тех, кто сообщает о детской травме [48]. В области других заболеваний все чаще устанавливается, что детская травма, действующая через ось HPA, влияет на риск расстройства во взрослом возрасте, но следует также помнить, что ранние невзгоды — это широкое понятие, которое охватывает гораздо больше, чем физическое, эмоциональное и сексуальное насилие в детстве и пренебрежение.
Животные модели стресса в раннем периоде жизни выявляют изменения оси HPA, которые сохраняются или становятся очевидными в зрелом возрасте [49]. Есть ряд потенциальных механизмов. Было показано, что различия в уходе за матерью у грызунов [50, 51], неонатальный стресс в раннем возрасте [52, 53] и детские травмы [54–56] усиливают метилирование в богатых CpG областях широкого круга кандидатов. промоторы генов, транскрипционные и внутригенные последовательности [57, 58]. Одним из наиболее изученных является промоторная область экзона 1F гена GR (NR3C1).Повышенное метилирование снижает транскрипцию гена NR3C1 и, таким образом, снижает экспрессию GR в гиппокампе и увеличивает секрецию глюкокортикоидов у грызунов [50, 51] и стрессовую реакцию кортизола у человека [52, 53]. Хотя эта картина не типична для функции оси HPA у пациентов с CFS, она, тем не менее, демонстрирует возможность влияния среды новорожденных и раннего детства на функцию оси HPA во взрослом возрасте. Метилирование можно измерить в лимфоцитах крови и, следовательно, представляет собой полезный инструмент для изучения взаимосвязи между прикреплением и последующей функцией оси HPA у пациентов с CFS [55].Связывающий белок 5 FK506 (FKBP5) препятствует активации GR [59, 60]. Полиморфизмы в гене FKBP5 взаимодействуют с ранней травмой, чтобы предсказать ряд психических расстройств, связанных со стрессом. Элегантная серия экспериментов группы Элизабет Биндер предполагает, что это взаимодействие опосредовано стресс-индуцированным метилированием FKBP5 во время критических окон развития [61].
Стресс в раннем детстве также влияет на развитие мозга [33]. Тейчер и его коллеги [62] недавно продемонстрировали чувствительность гиппокампа, особенно субикулума, к неблагоприятным воздействиям.Это примечательно, потому что субикулум играет важную роль в регуляции оси HPA; следовательно, ожидается, что нейроархитектурные изменения, вторичные по отношению к ранним невзгодам, изменят динамику оси HPA во взрослом возрасте. Стресс в подростковом или взрослом возрасте, например, вызванный инфекцией микробами, такими как вирус Эпштейна-Барра, Coxiella burnetii и энтеровирусы, является обычным явлением, но иногда приводит к СХУ. Утверждалось, что это может быть результатом заболевания центральной нервной системы [63], но также стоит задуматься о том, играет ли роль ранее существовавшая функция оси HPA или природа или величина реакции оси HPA на этот стрессор. вызовет ли инфекция СХУ.Мы должны помнить, что адаптивный ответ на изменения оси HPA таких генетических факторов или стрессоров может создавать аллостатическую нагрузку, которая предрасполагает к CFS [64]. Например, было высказано предположение, что аллостатический ответ на стойкое повышение уровня кортизола может быть «переключением» на гипокортизолемию [35, 65–67], опосредованным относительной повышенной зависимостью от АВП, а не КРГ [68], или от MR, а не GR для управления, оси [69, 70]. Мы все еще далеки от понимания эволюционного преимущества измененной регуляции оси HPA у пациентов, у которых есть и у тех, кто продолжает развиваться, CFS; возможно, CFS — это цена реакции кортизола на вызов (включая социальный вызов), который может быть необходим для адаптации к сложной динамике социальной конкуренции людей [71].
Другой потенциальной причиной нарушения функции оси HPA является окислительный стресс и снижение антиоксидантной способности в дополнение к присутствию гистондеацетилазы (HDAC) [72]. Повышение активности HDAC 2 и 3 совпадает со снижением уровня кортизола в плазме [14]. Эта теория была названа еще одной возможной причиной гипокортизолизма у пациентов.
6. Влияние дисрегуляции оси HPA
Утверждая, что измененная функция оси HPA может иметь этиопатологическую роль в CFS, остается необходимым рассмотреть связь между кортизолом и типичными симптомами CFS.Это может быть опосредовано иммунными механизмами, поскольку дисрегулируемая ось HPA, особенно если она характеризуется гипокортизолемией, может снижать способность, с которой гормоны оси HPA могут сдерживать иммунную систему. В результате относительно незначительные факторы физического или психологического стресса могут трансформироваться в воспалительную реакцию, вызывая высвобождение инфламмасом, а затем провоспалительных цитокинов [73, 74]. Ожидается, что этот процесс вызовет патологическое заболевание с такими же симптомами, как у пациентов с CFS [31, 75–77].Необходима дальнейшая работа для количественной оценки воспалительной реакции у пациентов с CFS. Цитокин-опосредованное воспаление также может объяснять преобладающую боль и гиперчувствительность, которые поражают пациентов с CFS [78].
Также была предложена сосудистая этиология CFS. Это является текущим исследовательским интересом нашей группы и иллюстрируется взаимосвязью и перекрытием между CFS и синдромом постуральной ортостатической тахикардии (POTS) [79, 80], который обычно проявляется утомляемостью, головокружением и неспособностью выполнять упражнения.Нарушение регуляции оси HPA, особенно гипокортизолемия, может вызывать гипотонию и, возможно, опосредовать усталость, испытываемую пациентами с СХУ, вызывая ортостатическую гипотензию и, следовательно, снижая перфузию мозга [81].
7. Связь между дисфункцией оси HPA и симптомами
Продемонстрированная связь между величиной дисфункции оси HPA и серьезностью симптомов подчеркивает взаимосвязь между эндокринологией и заболеванием [8, 82, 83]. Это дополнительно подчеркивается демонстрацией того, что нарушение регуляции оси HPA является плохим прогностическим фактором для пациентов с СХУ, проходящих психологическое лечение [22, 84].Нарушение регуляции оси HPA может иметь причинную роль в CFS; это может быть следствием заболевания или эпифеноменом. Экспериментально индуцированная или патологическая гипокортизолемия (например, наблюдаемая при болезни Аддисона) связана с симптомами, типичными для CFS, включая усталость, слабость и боль в животе, но она также связана с рядом других особенностей, не типичных для CFS. [19, 85]. Дальнейшая работа по выявлению взаимосвязи между дисфункцией оси HPA и утомляемостью при болезни Аддисона и других гипокортизолемических состояниях может оказаться полезной [86, 87].
Отсутствие активности, нарушение сна, сопутствующие психические заболевания, прием лекарств и постоянный стресс, испытываемый людьми с CFS, будут влиять на функцию оси HPA, и данные о том, что нарушение регуляции оси HPA более выражено у пациентов с более длительной продолжительностью заболевания, предполагают, что эндокринные изменения могут быть вторичным [20, 88]. Интересно, что было высказано предположение, что эти вторичные эндокринные изменения могут действовать, чтобы увековечить симптомы, проявляющиеся у пациентов с CFS [78]. Индивидуальные вариации в регуляции оси HPA у пациентов с CFS свидетельствуют о гетерогенной и многофакторной двунаправленной связи между эндокринным нарушением и расстройством [16].
8. Возможности для новых терапевтических стратегий лечения дисфункции оси HPA в CFS
Когнитивно-поведенческая терапия (КПТ) и поэтапные планы упражнений продемонстрировали эффективность, но со значительными различиями между людьми [4, 23, 78, 89]. Эти методы лечения изменяют восприятие болезни и позволяют пациентам вносить коррективы для оптимизации расхода энергии. Было показано, что КПТ увеличивает уровень кортизола, обращая вспять некоторые эффекты, вызванные низким уровнем активности, депрессией и стрессом в раннем возрасте [8, 82, 90, 91].Кроме того, были исследованы многие фармакологические методы лечения СХУ, включая психостимуляторы, кортикостероиды, противовоспалительные средства и антидепрессанты [92–94]. В настоящее время нет доказательств того, что какое-либо из этих лекарств имеет преимущества для пациентов, хотя антидепрессанты широко назначаются [95].
Низкие дозы гидрокортизона [96–98] и DHEA [42] использовались в качестве лечебных средств в пилотных исследованиях при CFS и принесли пользу некоторым пациентам. Есть аргумент в пользу проведения дальнейших испытаний стероидной терапии у пациентов, отобранных на основании надпочечниковой недостаточности, но потенциальное воздействие длительного лечения, включая синдром Кушинга, остеопороз, резкие изменения настроения и судороги, предостерегает от этого подхода [99].Ось HPA, тем не менее, остается потенциальной целью для новых стратегий лечения CFS, и это было изучено в исследованиях с использованием животных моделей для изучения традиционных лекарств с предполагаемым эффектом оси HPA; например, Shilajit, традиционная индийская медицина, уменьшала неподвижность и улучшала поведение при лазании, одновременно увеличивая вес надпочечников и уровни кортикостерона в тесте принудительного плавания у крыс [72], а Myelophil, основанный на соединениях, используемых для утомления в китайской медицине, увеличивал экспрессию рецепторов глюкокортикоидов. в гипоталамусе и гиппокампе, а также измененная экспрессия цитокинов, таких как интерлейкин (IL-10) и фактор некроза опухоли-альфа (TNF- α ), с использованием модели хронического холодового стресса и ограничения на мышах [100].
Одним из наиболее интересных предложений является переход к новому устойчивому состоянию от хронической гипокортизолемии к здоровому реактивному состоянию с использованием решения прогнозирующего контроля на основе моделей (MPC), первоначально предложенного Гуптой и его коллегами [35]. Это требует фармакологически индуцированной кратковременной гипокортизолемии для увеличения высвобождения АКТГ до порогового уровня, после которого достигается новое состояние равновесия даже в отсутствие фармакологического агента [19].
9.Заключение и дальнейшие исследования
Нарушение регуляции оси HPA, по-видимому, связано с CFS. Достоверная совокупность доказательств предполагает механизм, с помощью которого генетические факторы и факторы окружающей среды (и их взаимодействие) могут служить для создания эндокринной среды, которая может влиять на иммунные и сосудистые процессы и, таким образом, предположительно вызывать и поддерживать симптомы, испытываемые людьми с диагнозом СХУ. . Тем не менее, отклонения незначительны, и наблюдаются заметные различия в базовых и контрольных тестах у пациентов с CFS и реальный риск того, что эти так называемые отклонения являются просто спутанными факторами или эпифеноменами.
Выводы о том, что успешное психологическое лечение нормализует нарушение регуляции оси HPA, вместе с сообщениями о том, что нарушение регуляции оси HPA является плохим прогностическим фактором, действительно вселяют оптимизм в отношении того, что лечение, нацеленное на ось HPA, может иметь эффективность самостоятельно или в качестве усиления более устоявшихся психологических, поведенческих, или фармакологические методы лечения.
Недавнее начало сотрудничества UK ME / CFS Research Collaborative [101] демонстрирует стремление правительства и связанных с ним финансирующих органов продолжать исследования в области понимания и лечения этого потенциально изнурительного расстройства.В следующем десятилетии возможно улучшится понимание отдельных аспектов СХУ, включая его генетические и эпигенетические характеристики, иммунные и сосудистые процессы, тонкие детали регуляции оси HPA, а также симптомы и психологическую основу расстройства. Их следует исследовать с использованием сетевого подхода, чтобы отобразить сложные взаимосвязи, и следует учитывать, является ли CFS, как он определяется в настоящее время, унитарной конструкцией или представляет собой несколько заболеваний с разными причинами, хотя и со схожими типами симптомов.Кроме того, проспективные исследования могут продемонстрировать факторы уязвимости и черт характера, а также помочь объяснить, почему у некоторых пациентов развиваются эти симптомы. Надеюсь, мы сможем развеять любой сохраняющийся картезианский дуализм и воплотить психологическое и биологическое понимание в целостные терапевтические программы и новые стратегии лечения. Прогресс постоянно наблюдается; однако для пациентов, жизнь которых была разрушена, разработка лекарства не может происходить достаточно быстро.
Благодарность
Финансирование C.Томас был предоставлен Wellcome Trust.
.Прибавка в весе на
, несмотря на лечение щитовидной железы, может быть нарушением гипоталамического ожирения


/ менопауза 6 Предменструальный синдром)
Aesthetics
877-508-1177 Позвоните нам Записаться на прием  .
.


