Массовое обследование новорожденных на наследственные болезни. Врожденный гипотиреоз — Красноярский краевой медико-генетический центр
Прочтите и возьмите себе на заметку, особенно если вы молодые люди
В России уже много лет проводится массовое обследование новорожденных для выявления у них нескольких наследственных заболеваний. Такое обследование проводится во многих странах и называется скринингом новорожденных или неонаталъным скринингом.
Целью скрининга новорожденных является, конечно, не само выявление новорожденных с еще не проявившимися наследственными заболеваниями, а их лечение, которое позволяет предотвратить появление клинических симптомов, во многих случаях весьма тяжелых, или даже фатальных. В результате рано начатого и аккуратно проводимого лечения вместо тяжело больных детей, а затем подростков и взрослых, получаются здоровые люди, полноценные члены общества, нередко являющиеся гордостью семьи.
Скрининг новорожденных в России ведется в отношении 5 наследственных и врожденных заболеваний: фенилкетонурии, гипотиреоза, галактоземии, адрено-гениталъного синдрома и муковисцидоза.
ЧТО ТАКОЕ ВРОЖДЕННЫЙ ГИПОТИРЕОЗ?
Врожденный гипотиреоз, как следует из его названия, проявляется с рождения и обусловлен полным или частичным нарушением функции щитовидной железы. Щитовидная железа производит содержащие йод гормоны. Эти гормоны очень важны для нормального роста, развития мозга и многих других функций организма любого человека, так как они влияют на скорость обмена веществ. В большинстве случаев врожденный гипотиреоз обусловлен либо отсутствием щитовидной железы, либо ее недоразвитием, либо неправильным положением. Примерно в 15-20% случаев врожденный гипотиреоз возникает из-за того, что щитовидная железа не способна образовывать в нужном количестве гормоны. Если врожденный гипотиреоз не лечить, то у ребенка резко замедляется рост, развивается умственная отсталость и появляются другие клинические признаки заболевания. Болезнь все время прогрессирует и может привести к пожизненной инвалидности. Однако если лечение начато в первый месяц после рождения, то в абсолютном большинстве случаев ребенок развивается нормально.
КАК ЧАСТО ВСТРЕЧАЕТСЯ ВРОЖДЕННЫЙ ГИПОТИРЕОЗ?
Врожденный гипотиреоз встречается повсеместно с примерно одинаковой частотой — 1 больной на 3000-4000 новорожденных. Такая же частота врожденного гипотиреоза и в России. У девочек по невыясненным причинам врожденный гипотиреоз обнаруживается вдвое чаще, чем у мальчиков.
КАК НАСЛЕДУЕТСЯ ГИПОТИРЕОЗ?
Примерно 80-85% случаев врожденного гипотиреоза ненаследственные, они возникают случайно и обычно обусловлены нарушением развития щитовидной железы, причины которого остаются неизвестными. Однако в оставшихся 15-20% случаях гипотиреоз наследуется, как правило, как аутосомно-рецессивное состояние, когда больные накапливаются в одном поколении. Схема такого наследования приведена на рисунке, на котором изображен фрагмент родословной семьи, в которой родился ребенок, больной наследственным гипотиреозом. На родословной мужчины обозначены квадратиком, а женщины — кружочком. Внутри этих квадратиков и кружочков нарисована только одна хромосома из 23 пар, имеющихся у человека.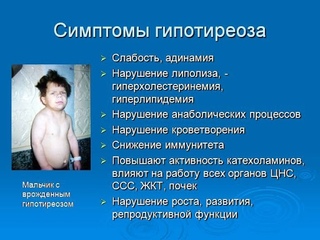 Она имеет нормальный или дефектный (мутантный) ген гипотиреоза, последний помечен черной точкой.
Она имеет нормальный или дефектный (мутантный) ген гипотиреоза, последний помечен черной точкой.
На рисунке для простоты изображена только хромосома, содержащая ген, изменения (мутации) в котором вызывают гипотиреоз. У ребенка в обеих хромосомах содержится мутантный ген и поэтому он болен. У каждого из родителей мутантный ген содержится только в одной хромосоме, а вторая хромосома нормальная и поэтому они здоровы. Такие люди, имеющие нормальный и измененный ген, называются носителями мутантного гена.У бабки по матери мутантный ген также имеется только в одной хромосоме, как и у деда со стороны отца. Они, как и родители больного ребенка, здоровы, но передали хромосомы, содержащие мутантный ген, своим детям. У вторых деда и бабки обе хромосомы содержат только нормальный ген. Таким образом, при рецессивном наследовании болен только тот член семьи, который получил от своих родителей обе хромосомы, несущие мутантный ген. Все остальные члены семьи здоровы, в том числе и те, кто является носителем мутантного гена.
На рисунке видно, что у родителей больного ребенка могут еще появиться больные дети. Вероятность появления больного ребенка в семьях, в которых родители являются носителями мутантного гена, составляет 1/4 или 25%. Эта вероятность не меняется от числа больных или здоровых детей в семье: для каждого, следующего ребенка риск, что он будет болен, составляет 25%. Вероятность рождения нормального ребенка, обе хромосомы которого содержат только нормальный ген, так же равна 25%. Вероятность появления детей, у которых имеется один нормальный и один мутантный ген, составляет 50%. У человека известно, по меньшей мере, 7 генов, мутации которых ведут к гипотиреозу. Поэтому молекулярно-генетический анализ при врожденном гипотиреозе сложный и не всегда эффективный. Однако, поскольку врожденный гипотиреоз, как наследственной природы, так и не наследственной, при раннем выявлении хорошо лечится, в таком генетическом анализе нет особой нужды.
ЧТО ТАКОЕ СКРИНИНГ НОВОРОЖДЕННЫХ НА ГИПОТИРЕОЗ?
Для того чтобы избежать развития тяжелых клинических проявлений гипотиреоза, надо, чтобы новорожденный в первые дни жизни был тестирован на гипотиреоз.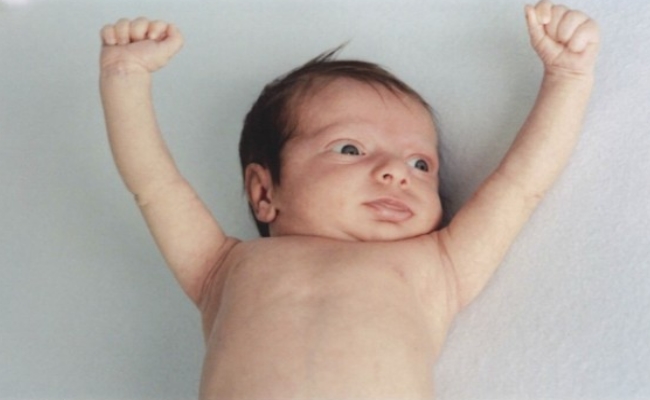 В России скрининг новорожденных на гипотиреоз проводится в абсолютном большинстве территорий. Он заключается в том, что у новорожденного на 4 — 5 день жизни перед выпиской из родильного дома берут из пятки несколько капель крови, которую наносят на специальную фильтровальную бумагу. Кровь высушивается, и такой бланк, на котором указана фамилия новорожденного и ряд других сведений, необходимых для его идентификации, переправляется в лабораторию региональной медико-генетической консультации. В лаборатории определяют содержание в ней уровня гормонов щитовидной железы. Если их уровень оказывается нормальным, то это означает, что у ребенка нет гипотиреоза. Если же уровень гормонов щитовидной железы в крови низкий, то возникает подозрение на гипотиреоз. Таких детей лаборатория через врача педиатра, так как новорожденный к этому времени уже выписан из родильного дома, вызывает на повторное исследование. Обычно в это время родители узнают, что первый тест на гипотиреоз у их ребенка оказался ненормальным.
В России скрининг новорожденных на гипотиреоз проводится в абсолютном большинстве территорий. Он заключается в том, что у новорожденного на 4 — 5 день жизни перед выпиской из родильного дома берут из пятки несколько капель крови, которую наносят на специальную фильтровальную бумагу. Кровь высушивается, и такой бланк, на котором указана фамилия новорожденного и ряд других сведений, необходимых для его идентификации, переправляется в лабораторию региональной медико-генетической консультации. В лаборатории определяют содержание в ней уровня гормонов щитовидной железы. Если их уровень оказывается нормальным, то это означает, что у ребенка нет гипотиреоза. Если же уровень гормонов щитовидной железы в крови низкий, то возникает подозрение на гипотиреоз. Таких детей лаборатория через врача педиатра, так как новорожденный к этому времени уже выписан из родильного дома, вызывает на повторное исследование. Обычно в это время родители узнают, что первый тест на гипотиреоз у их ребенка оказался ненормальным.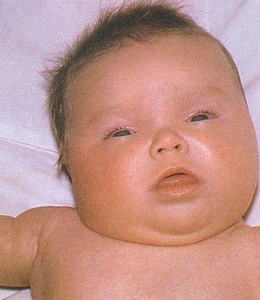 У них появляется повод для беспокойства. Повторное тестирование образца крови является решающим. В ряде случаев при повторном исследовании уровень гормонов щитовидной железы оказывается нормальным. Это означает, что результат первого исследования был неверный (его называют ложноположительным). Причины этого могут быть связаны как с состоянием младенца на момент взятия крови, так и с какой-то ошибкой лаборатории. Этот результат, свидетельствующий о том, что у ребенка нет гипотиреоза, сразу же сообщается родителям, и они могут успокоиться.
У них появляется повод для беспокойства. Повторное тестирование образца крови является решающим. В ряде случаев при повторном исследовании уровень гормонов щитовидной железы оказывается нормальным. Это означает, что результат первого исследования был неверный (его называют ложноположительным). Причины этого могут быть связаны как с состоянием младенца на момент взятия крови, так и с какой-то ошибкой лаборатории. Этот результат, свидетельствующий о том, что у ребенка нет гипотиреоза, сразу же сообщается родителям, и они могут успокоиться.
ЧТО ДЕЛАТЬ, ЕСЛИ ДИАГНОЗ ГИПОТИРЕОЗА НА СКРИНИНГЕ ПОДТВЕРДИЛСЯ?
Если и при втором тестировании у ребенка уровень гормонов щитовидной железы в крови остается низким, то это означает, что ребенок болен гипотиреозом. В этом случае семья немедленно приглашается в медико-генетическую консультацию. Здесь родителям объясняют, что собой представляет гипотиреоз, и направляют больного к эндокринологу, который назначает лечение и будет наблюдать за ребенком в дальнейшем. Врожденный гипотиреоз лечится ежедневным приемом гормонов щитовидной железы. Если лечение начато рано, то клинические симптомы врожденного гипотиреоза у ребенка не проявятся, и он будет расти здоровым, не отличаясь от сверстников. Периодически семья должна будет посещать эндокринолога и осуществлять лабораторный контроль за лечением ребенка.
Врожденный гипотиреоз лечится ежедневным приемом гормонов щитовидной железы. Если лечение начато рано, то клинические симптомы врожденного гипотиреоза у ребенка не проявятся, и он будет расти здоровым, не отличаясь от сверстников. Периодически семья должна будет посещать эндокринолога и осуществлять лабораторный контроль за лечением ребенка.
Врожденный гипотиреоз: причины, и лечение
В последнее время болезни щитовидной железы выявляются у многих людей. Растет и число тех детей, у которых выявляются проблемы с этой патологией. Все чаще сейчас встречается врожденный гипотиреоз.
Гипотиреоз относится к болезням щитовидной железы. Оно встречается наиболее часто. Связано данное заболевание с тем, что по ряду причин щитовидная железа не может вырабатывать оптимальное количество гормонов.
Причины развития
Причинами возникновения этой болезни могут служить следующие проблемы:
• недостаток йода в окружающей человека среде;
• аутоиммунные процессы;
• неправильное лечение тиреотоксикоза.
Врожденный гипотиреоз – это такое заболевание, которое без своевременного лечения может привести к серьезным осложнениям. Он развивается внутриутробно, то есть еще до того, как малыш появится на свет.
Причины развития заболевания врожденного гипотиреоза:
• гипотиреоз, развивающийся у женщины во время беременности.
• нерациональное питание женщины.
• аутоиммунные и инфекционные поражения щитовидной железы у плода.
Клиника заболевания
Клинические проявления выраженного гипотиреоза можно наблюдать практически сразу после того, как родится ребенок. У него отмечается увеличение языка, желтушность кожных покровов. Могут возникать пупочные грыжи, связанные со слабостью мышц живота, а пупочная ранка заживает очень долго. Еще один признак наличия этой болезни – рождение ребенка с массой тела более 4 килограмм. Малыши, как правило, вялые, апатичные, у них замедленное сердцебиение. Кроме этого, мамы жалуются на возникновение запоров у ребенка.
При субклиническом, то есть слабовыраженном гипотиреозе, допускаются симптомы стерты. Поэтому поставить правильный диагноз бывает очень и очень сложно. Это может привести к возникновению еще более тяжелых осложнений, которые уже не поддаются лечению. Самое страшное из них – развитие умственной отсталости, и даже вплоть до кретинизма. Также такие дети сильно отстают в физическом развитии. Исследования показали, что при отсутствии лечения ребенка до двух лет приведет к тому, что все развывшиеся осложнения вылечить полностью не получится.
Но самое опасное осложнение болезни, так называемая мексидема, может привести к тому, что ребенок может впасть в кому и погибнуть. К счастью, в настоящее время, благодаря современным методам диагностики, эту болезнь у новорожденных детей можно выявить практически сразу. Для этого у ребенка еще в родильном доме берется кровь.
Если форма болезни протекает в легкой форме, то даже скрининг может не выявить ее. Она не приводит к тяжелым последствиям, но некоторые клинические проявления все-таки есть. Чаще всего она проявляется уже в школе, где родители замечают, что их ребенок апатичен, очень быстро устает. Наблюдается снижение памяти. К сожалению, далеко не сразу удается выявить это заболевание, так как оно может маскироваться даже под ожирение. Поэтому все дети с лишним весом должны обязательно обследоваться на гипотиреоз.
Чаще всего она проявляется уже в школе, где родители замечают, что их ребенок апатичен, очень быстро устает. Наблюдается снижение памяти. К сожалению, далеко не сразу удается выявить это заболевание, так как оно может маскироваться даже под ожирение. Поэтому все дети с лишним весом должны обязательно обследоваться на гипотиреоз.
Лечение гипотиреоза
Лечение направлено на то, чтобы нормализовать уровень гормонов. Заключается лечение в назначении пожизненной заместительной терапии гормонами до достижения стойкой компенсации болезни. Чем раньше оно начнется, тем больше шансов, что ребенок будет расти и развиваться, как и все его сверстники.
Таким образом, раннее выявление заболевания и адекватное лечение помогут ребенку расти здоровым и активным.
Заболевание щитовидный железы. Лечение щитовидной железы в «ЕвроМед клинике»
К сожалению, проблемы с работой эндокринной системы и щитовидной железы бывают не только у взрослых, но и у малышей. Более того – некоторые патологии могут развиться еще в период внутриутробного развития! Для профилактики этих состояний очень важно правильное питание будущей мамы и малыша. Большинство заболеваний щитовидной железы значительно проще предотвратить, чем вылечить.
Более того – некоторые патологии могут развиться еще в период внутриутробного развития! Для профилактики этих состояний очень важно правильное питание будущей мамы и малыша. Большинство заболеваний щитовидной железы значительно проще предотвратить, чем вылечить.
Наш консультант педиатр «ЕвроМед клиники» Елена Сергеевна КОЧЕТКОВА
Врожденный гипотериоз
Щитовидная железа закладывается у малыша уже на 4-5 неделе внутриутробного развития. И на ее формирование огромное влияние оказывает питание мамы и главное – достаточное употребление ею во время беременности йода.
Нехватка йода в период внутриутробного развития и в раннем детском возрасте может привести к серьезным патологиям щитовидной железы, к проблемам с интеллектуальным и физическим развитием ребенка в дальнейшем.
Развитие гипотиреоза (понижения функции щитовидной железы) во внутриутробном и неонатальном периодах может привести к необратимому снижению умственного развития ребенка. На фоне недостаточности йода, эндемического зоба и гипотиреоза могут происходить нарушения в формировании мозга ребенка, проявляющиеся в широком диапазоне – от снижения интеллекта легкой степени до тяжелых форм эндемического кретинизма. Следует обратить внимание на то, что в ряде случаев эти отклонения в состоянии здоровья детей, не обнаруженные в период новорожденности, проявляются не сразу, а в период полового созревания. При этом возможны различные проявления: снижение воспроизведения слуховой информации, ухудшение зрительной памяти, другой психической деятельности, а также адаптационных возможностей центральной нервной системы. Более того, было установлено, что на фоне хронической недостаточности йода у 30–60% детей имеются поведенческие, эмоциональные отклонения, отмечаются нарушения формирования личности. Исследования, проведенные в разных странах мира, продемонстрировали, что средний показатель умственного развития (IQ) в регионах с выраженным йодным дефицитом на 15–20% ниже, чем в областях, где такого дефицита не наблюдается.
На фоне недостаточности йода, эндемического зоба и гипотиреоза могут происходить нарушения в формировании мозга ребенка, проявляющиеся в широком диапазоне – от снижения интеллекта легкой степени до тяжелых форм эндемического кретинизма. Следует обратить внимание на то, что в ряде случаев эти отклонения в состоянии здоровья детей, не обнаруженные в период новорожденности, проявляются не сразу, а в период полового созревания. При этом возможны различные проявления: снижение воспроизведения слуховой информации, ухудшение зрительной памяти, другой психической деятельности, а также адаптационных возможностей центральной нервной системы. Более того, было установлено, что на фоне хронической недостаточности йода у 30–60% детей имеются поведенческие, эмоциональные отклонения, отмечаются нарушения формирования личности. Исследования, проведенные в разных странах мира, продемонстрировали, что средний показатель умственного развития (IQ) в регионах с выраженным йодным дефицитом на 15–20% ниже, чем в областях, где такого дефицита не наблюдается.
Причинами врожденного гипотиреоза у детей являются:
- гипотиреоз у матери
-
генетическая предрасположенность -
сниженная чувствительность к тиреоидным гормонам
Заподозрить гипотиреоз у новорожденного можно по следующим симптомам:
- вес при рождении более 4 кг
-
длительная желтуха, отечность -
сухость, шелушение кожи -
синюшность в области носа -
хронические запоры
В роддоме в обязательном порядке делают анализ на врожденный гипотиреоз. Для этого у новорожденного берут кровь из пятки, определяют уровень ТТГ. Не отказывайтесь от проведения этого анализа, ведь при врожденном гипотиреозе очень важно начать лечение как можно раньше! При своевременно начатом лечении возможна компенсация всех нарушений без развития каких-либо осложнений.
Приобретенный гипотиреоз
К сожалению, гипотиреоз бывает не только врожденный, но и приобретенный. Он может развиться при нарушении образования гормонов в щитовидной железе. Причинами развития гипотиреоза являются:
Он может развиться при нарушении образования гормонов в щитовидной железе. Причинами развития гипотиреоза являются:
- некоторые заболевания
-
удаление щитовидной железы -
йододефицит
Очень часто есть определенная наследственная предрасположенность, т.е. те или иные заболевания щитовидной железы у близких родственников, особенно у мамы. Таких детей желательно обследовать даже без клинических проявлений патологии.
Симптомы
- отеки лица и рук
-
сонливость, повышенная утомляемость -
снижение аппетита -
снижение артериального давления -
плохая прибавка веса -
отставание ребенка в физическом и психическом развитии
Тиреоткосикоз
Эндокринное заболевание, связанное с тем, что щитовидная железа вырабатывает повышенное количество гормонов. У девочек встречается значительно чаще, чем у мальчиков. Чаще всего, у детей тиреотоксикоз развивается после некоторых заболеваний: ангины, гриппа, скарлатины, дифтерии, ревматизма, туберкулеза и др. Кроме того изменения в работе щитовидной железы могут возникнут вследствие аллергии.
Чаще всего, у детей тиреотоксикоз развивается после некоторых заболеваний: ангины, гриппа, скарлатины, дифтерии, ревматизма, туберкулеза и др. Кроме того изменения в работе щитовидной железы могут возникнут вследствие аллергии.
Симптомы тиреотоксикоза у детей:
- увеличение щитовидной железы (зачастую это может установить только врач)
-
изменение формы глаз, они кажутся большими и выходящими из орбит -
белая полоска склеры между верхним краем радужки глаза и верхним веком -
тахикардия, сердечные шумы -
повышенная нервозность, раздражительность, агрессивность -
нарушения сна -
потеря веса -
нарушения полового развития
Если вы заметили у своего ребенка вышеперечисленные симптомы, не затягивайте – обратитесь к врачу! Это поможет избежать серьезных нарушений умственного и физического развития ребенка.
Гипотиреоз у детей, описание, симптомы и лечение
Как развивается гипотиреоз у детей?
Щитовидная железа — крохотная по размеру, но огромная по значимости часть эндокринной системы. Она расположена по передней поверхности шеи впереди гортани. Гормоны, которые вырабатывает щитовидная железа, координируют обмен веществ в организме, отвечает за его рост и развитие. Отклонения в работе этого органа способны привести к нарушениям функций остальных желез внутренней секреции. В настоящее время заболевания щитовидной железы лидируют по частоте среди эндокринной патологии у детей и подростков. Если не диагностировать их вовремя и не приступить к лечению, то последствия могут быть необратимы. В этой статье речь пойдет о заболеваниях щитовидной железы у детей, связанных со снижением ее функции — йододефицитное состояние и гипотиреоз.
Для того, чтобы лучше понять, из-за чего возникает йододефицит и гипотиреоз у детей, необходимо разобраться в том, как работает щитовидная железа.
Как работает щитовидная железа?
Щитовидная железа имеет дольчатое строение. В центре дольки – коллоид, представляет собой вязкую жидкость. Его окружает слой фолликулярных клеток. Клетки поглощают из крови аминокислоты и йод, синтезируют тиреоглобулин. Йодированный тиреоглобулин хранится во внеклеточных коллоидах. По мере необходимости он поступает в фолликулярные клетки, разрушается до трийодтиронина (Т3) и тироксина (Т4). Это активные гормоны, которые регулируют деятельность практически всех тканей организма. Регуляцию работы щитовидной железы осуществляет гипофиз при помощи тиреотропного гормона (ТТГ).
Йододефицитное состояние (йододефицит)
При недостаточном поступлении йода в организм развивается компенсаторная реакция: для того, чтобы поглотить из организма побольше йода в условиях его дефицита, происходит гипертрофия и гиперплазия клеток фолликулярного эпителия. Клинически это сопровождается формированием зоба (увеличение щитовидной железы). При запущенном процессе вследствие тяжелого йододефицита в щитовидной железе могут формироваться узлы.
При запущенном процессе вследствие тяжелого йододефицита в щитовидной железе могут формироваться узлы.
В настоящее время проблема недостаточного потребления йода актуальна для всех регионов России, в том числе для Санкт-Петербурга и Ленинградской области. По данным Союза педиатров России, у детей, обратившихся в течение года к врачу по поводу заболевания щитовидной железы, дефицит поступления йода был обнаружен в 95% случаев!йододефицит
Наиболее частые причины, приводящие к йододефициту:
- недостаточное потребление продуктов, богатых йодом (морепродукты, морская рыба)
- использование строгих диет
- хронические заболевания желудочно-кишечного тракта, сопровождающиеся нарушением всасывания питательных веществ
- глистные инвазии.
В нашей стране проводится массовая йодная профилактика путем введения йодированных продуктов – поваренная соль, хлеб, растительное масло, вода. Использование йодированной поваренной соли является наиболее универсальным методом профилактики йододефицита. Выбор соли в качестве «носителя» йода обусловлен тем, что она используется всеми слоями общества независимо от социального и экономического статуса. Использование всего 5-10 мг йодированной поваренной соли в сутки обеспечивает достаточное поступление йода в организм.
Выбор соли в качестве «носителя» йода обусловлен тем, что она используется всеми слоями общества независимо от социального и экономического статуса. Использование всего 5-10 мг йодированной поваренной соли в сутки обеспечивает достаточное поступление йода в организм.
Всемирной организацией здравоохранения разработаны нормы потребления йода для детей разного возраста и взрослых, при недостаточном поступлении йода с пищей назначается соль калия йодида в таблетированной форме.
Если у ребенка все же развился йододефицит, то при отсутствии лечения осложнением такого состояния может стать гипотиреоз.
Гипотиреоз у детей
Гипотиреоз — патология, при которой щитовидная железа не вырабатывает (или вырабатывает в недостаточном количестве) такие гормоны как трийодтиронин и тироксин.
Гипотиреоз у детей принято разделять на врождённый и приобретённый.
Врожденный гипотиреоз
Причинами врожденного гипотиреоза могут быть наследственность, генетические мутации и сбои, нарушения в формировании щитовидной железы у плода (неправильное расположение органа или его отсутствие), наличие гипотиреоза у матери в период вынашивания, йододефицит во время беременности, внутриутробные повреждения и инфекции и др.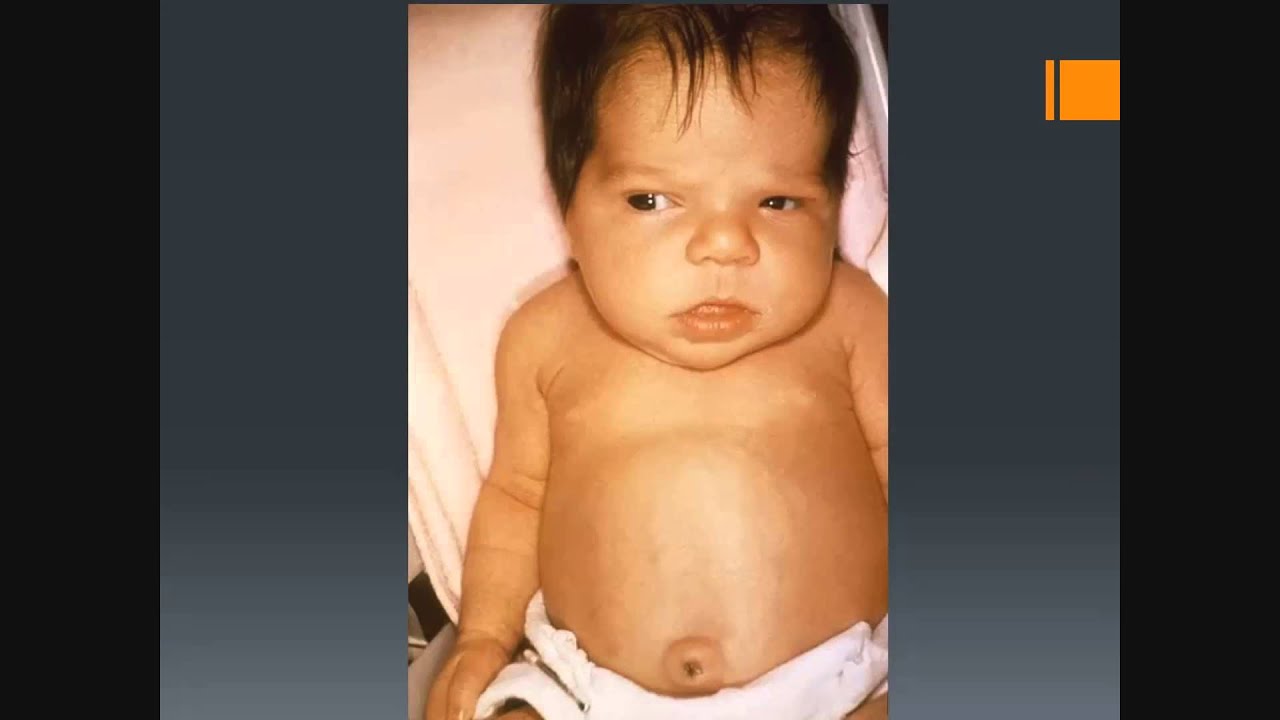
В нашей стране во всех роддомах проводится скрининг на выявление врожденного гипотиреоза – на 4-5 день жизни (а у недоношенных детей на 7-14) производится забор крови на определение уровня ТТГ. Так как клинические проявления гипотиреоза становятся заметны только по прошествии 3х месяцев, ранняя диагностика и своевременно начатое лечение предотвращает у детей грубую задержку умственного развития.
Приобретенный гипотиреоз
Бывает первичным и вторичным.
К группе первичного приобретенного гипотиреоза относятся всё, что связано с повреждением самой щитовидной железы (повреждения шеи, удаление щитовидной железы в ходе операции, аутоиммунные нарушения, йодная недостаточность, ионизирующее излучение на область шеи и т.д.).
Вторичный гипотиреоз связан с нарушением работы гипоталамо-гипофизарной системы и взаимодействия ее с органом-мишенью – щитовидной железой (нейроинфекции, черепно-мозговые травмы, опухоли мозговой локализации т. д.).
д.).
Симптомы детского гипотиреоза
К симптомам гипотиреоза у детей грудного, младшего и среднего возраста относится:
- отечность лица и тела
- склонность к запором
- хриплый низкий голос
- отстования в физическом развитии (поздно начинают держать голову, садиться, стоять, переворачиваться и говорить, несвоевременное прорезывание зубов, задержка в наборе веса и роста у грудничков)
- вялость, малоподвижность
эмоциональная заторможененность.
При выраженном дефиците тиреоидных гормонов и при поздно начатом лечении наблюдается задержка умственного развития.
Для детей старшего возраста и подростков характерны:
- сухость кожных покровов
- избыточный вес вплоть до ожирения
- медленный рост
- запоздалое половое созревание
- меланхоличность
- депрессии
- сонливость.
У девочек наблюдаются нарушения менструального цикла.
Диагностика и лечение гипотиреоза у детей
Гипотиреоз — это серьезная угроза для жизни и здоровья ребёнка и чем он младше, тем опаснее заболевание.
В диагностике используют определение гормонов щитовидной железы, а также визуализация при помощи УЗИ щитовидной железы. По показаниям назначаются дополнительные методы исследования.
Диагностировать и вылечить детский гипотиреоз поможет врач-эндокринолог.
Гипотиреоз у детей | Санаторно-курортный комплекс «ДиЛУЧ»
Гипотиреоз – это достаточно опасный клинический синдром, который обусловлен недостаточной выработкой определенного вида гормонов щитовидной железой ребенка. За неприятным названием диагноза гипотиреоз скрывается заболевание, которое может повлечь за собой очень опасные и неприятные последствия при несвоевременной диагностики или неправильном лечении. По каким признакам возможно распознать гипотиреоз? Чем чревато развитие этого заболевания и стоит ли бить тревогу?
Причины гипотиреоза у детей
В подавляющем большинстве случаев развитие гипотиреоза связано с нарушением уровня тиреотропного гормона. Заболевание может начать развиваться уже с четвертой недели беременности. Его причина, чаще всего, связана с наследственностью. Однако, в некоторых случаях гипотиреоз может стать приобретенной болезнью на фоне определенных факторов.
Его причина, чаще всего, связана с наследственностью. Однако, в некоторых случаях гипотиреоз может стать приобретенной болезнью на фоне определенных факторов.
Факторы развития гипотиреоза:
- Травма гипофиза или щитовидной железы
- Серьезный воспалительный процесс
- Онкологические заболевания.
Для того, чтобы вовремя начать лечение и избежать последствий болезни, необходимо при появлении первых признаков гипотиреоза обратиться за консультацией врача. Он проведет диагностику, чтобы установить точную причину болезни. После этого, опираясь на полученные результаты, будет назначено лечение или поддерживающая терапия. От своевременной и верной диагностики сильно зависит прогноз течения заболевания.
Основные причины гипотиреоза:
- Наследственная предрасположенность
- Аномалии в развитии щитовидной железы
- Негативные условия окружающей среды
- Заболевания щитовидной железы во время беременности
- Перенесенные матерью во время беременности инфекционные заболевания.

Симптомы гипотиреоза у детей
В зависимости от возраста, гипотиреоз у детей проявляет себя различными признаками. Главная задача для окружающих малыша взрослых людей – заметить проявление симптомов и вовремя обратиться за медицинской помощью.
Новорожденные дети, которые питаются материнским молоком, вместе с ним получают достаточное количество тироидных гормонов. Поэтому признаки заболевания начинают появляться не раньше, чем через 3-5 месяцев. К этому моменту изменения, вызванные болезнью могут быть уже необратимы. Однако, существует и такое понятие, как врожденный гипотиреоз у детей, распознать который достаточно проблематично.
Гипотиреоз у детей, симптомы до года:
- Часто ребенок рождается позже срока (от 42 недель беременности)
- Большая масса тела новорожденного малыша
- Малоподвижность, быстрая утомляемость и плохой аппетит
- Отек слизистой оболочки носа, вследствие чего затруднённое дыхание
- Посинение губ при кормлении
- Проблемы с пищеварением – чрезмерно частые колики и вздутия
- Ребенок спит больше обычного, медлителен во время бодрствования
- Нарушение теплообмена тела – температура может опускаться до 35 градусов
- Отставание в физическом и психическом развитии: плохо набирается вес, пальцы рук короткие, а ладонь широкая, шея короткая, отечный язык утолщается и иногда не помещается во рту.
 Зубы режутся с опозданием. Ребенок не проявляет интереса к игрушкам и прогулкам, происходит задержка речевого развития.
Зубы режутся с опозданием. Ребенок не проявляет интереса к игрушкам и прогулкам, происходит задержка речевого развития.
Опасным последствием гипотиреоза является распространенное психическое отклонение – кретинизм.
Гипотиреоз у детей, симптомы. От года до пяти лет:
- Апатичность к окружающему миру и быстрая утомляемость
- Сложности в общении со сверстниками
- Непропорционально развивающееся тело: большое туловище и короткие конечности, отечность лица и облысение, увеличение в размерах внутренних органов
- Отставание в умственном развитии
- Недоразвитость мускулатуры, сердца и половой системы
- Хриплый голос.
Дети в возрасте от пяти-семи лет, страдающие гипотиреозом, внешне выглядят намного младше ровесников. Они могут сильно отставать в психическом плане, что приводит к проблемам с учебой, общением и т.п. Повышенная утомляемость приводит к неактивности и безразличию, замедляется рост костной ткани. Могут выпадать волосы и ногти.
Могут выпадать волосы и ногти.
Диагностика гипотиреоза у детей
Врожденный гипотиреоз у детей – довольно опасное заболевание, диагностика которого входит в программу обязательного неонатального скрининга. Сразу после рождения, в возрасте 3-4 дня, у ребенка проводится забор крови для анализа. Если обнаруживается отклонение в уровне гормонов, мама вместе с малышом направляется на консультацию к эндокринологу.
В любом возрасте ребенка обследование на гипотиреоз проводится путем анализа крови. При необходимости врач назначает такие дополнительные исследования, как УЗИ щитовидной железы, cцинтигpaфию и прочие. По их результатам можно установить причину патологии для того, чтобы выбрать оптимальные меры лечения.
Обратите внимание! Чем раньше будет начато лечение ребенка, тем выше шансы на выздоровление или слабее последствия патологии. Поэтому специалисты медицинского центра ДиЛУЧ рекомендуют своевременно проходить плановые диспансеризации и обращаться к врачу.
Чем опасен гипотиреоз?
Тело человека активно растет и развивается вплоть до достижения возраста в 18-20 лет. Все эти годы растут мышцы, внутренние органы и кости. Процессы роста обусловлены работой различных гормонов, в том числе и гормонов щитовидной железы. Недостаток тироксина и трийодтиронина (Т4 и Т3) приводят к тому, что рост происходит с нарушениями. Несвоевременное или неправильное лечение болезни может привести к необратимым последствиям, способным значительно ухудшить качество жизни человека.
Сильнее всего заболевание сказывается на интеллектуальном развитии ребенка, что обусловлено недостаточным количеством йода в организме. Особенно это заметно в том случае, если патология врожденная или приобретена в раннем возрасте. В период школьного возраста это сильно влияет на успеваемость и способность адаптироваться к коллективу.
Не менее опасное последствие болезни – нарушение баланса мышечной, жировой и костной ткани. Чаще всего это проявляется в неконтролируемом наборе веса, что, в свою очередь, приводит к проблемам сердечно-сосудистой системы.
Диагностика врожденного гипотиреоза: первые симптомы у детей | Здоровье ребенка | Здоровье
Щитовидная железа – наш настоящий щит. Она не просто вырабатывает гормоны, но контролирует большинство жизненно важных процессов в организме.
Влияет на все
Снижение уровня тиреоидных гормонов (гормонов щитовидки), которое наблюдается при гипотиреозе, отражается на работе сердца и нервной системы, интеллекте, росте, психике…
Если гипотиреоз не лечить, со временем он может вызвать хоть и редкое, но очень опасное осложнение – микседему, при которой больной рискует впасть в кому и погибнуть.
Наиболее опасен недуг для маленьких детей, поскольку без своевременного лечения он грозит малышам многочисленными и, увы, необратимыми осложнениями. Если ребенка с врожденным гипотиреозом не лечить до двух лет, потом даже хорошо проведенное лечение вряд ли предотвратит умственную отсталость. Согласно статистике, врожденный гипотиреоз встречается у 1–2 из 5000 новорожденных. Девочки страдают им в два раза чаще, чем мальчики.
Девочки страдают им в два раза чаще, чем мальчики.
Крупный малыш – не всегда богатырь
Диагностика врожденного гипотиреоза для опытного врача – дело нетрудное. Дети, страдающие этим заболеванием, как правило, рождаются очень крупными (более 4 кг), отечными, у них долго не сходит желтуха, плохо заживает пупочная ранка. Такие малыши апатичны, сонливы, пульс у них замедлен, кишечник работает вяло (отсюда – запоры), реакция на окружающих – слабая. Бывает гидроцефалия, что внешне выражается в слишком крупной голове.
Но подчас симптомы стерты. Так что родители могут и не подозревать, что с их ребенком что-то не то. Наоборот, они часто радуются, какой у них спокойный малыш, как он много спит, редко плачет и не беспокоит понапрасну маму с папой. К сожалению, такое поведение крохи объясняется не милым характером, а замедленным обменом веществ и нарушением психики.
В связи с грозными последствиями недуга сегодня всем новорожденным еще в роддоме делают скрининг на несколько опасных наследственных заболеваний, в том числе и на врожденный гипотиреоз. Для этого у малышей на 3–5‑й день после рождения берется кровь из пятки для определения уровня гормона (ТТГ). При показателе ТТГ выше 50 мЕд/л можно заподозрить врожденный гипотиреоз. Если анализы в норме, родителей не побеспокоят, а если показатели, увы, высокие – им обязательно сообщат.
Для этого у малышей на 3–5‑й день после рождения берется кровь из пятки для определения уровня гормона (ТТГ). При показателе ТТГ выше 50 мЕд/л можно заподозрить врожденный гипотиреоз. Если анализы в норме, родителей не побеспокоят, а если показатели, увы, высокие – им обязательно сообщат.
К счастью, начав лечение, компенсирующее недостаток гормонов щитовидной железы, вовремя (не позднее первого месяца жизни ребенка), можно предотвратить у него отставание в физическом и умственном развитии.
Апатия – это неспроста
Однако небольшая степень недостаточности щитовидной железы может и не выявляться с помощью скрининга. А между тем такое состояние тоже довольно опасно. Легкая форма врожденного гипотиреоза, как правило, обнаруживается у детей, уже посещающих сад или начальную школу. Впрочем, помимо врожденного бывает и приобретенный гипотиреоз. Он может начаться в любом возрасте. И чем раньше он себя проявит, тем выше риск нарушения интеллекта.
Гипотиреоз поражает практически все органы и системы. Поэтому и симптомов – великое множество.
Поэтому и симптомов – великое множество.
Самые частые жалобы – на повышенную утомляемость, вялость, плохую память. Увы, многие родители списывают эти симптомы на лень и нежелание учиться. А заторможенность или, наоборот, агрессивность – на трудности пубертатного периода. Приобретенный гипотиреоз часто маскируется и под ожирение, а также под заболевания сердца и почек (из-за отеков на лице и ногах) и даже под дерматиты и анемию (в связи с сухостью кожи и ломкостью ногтей).
Родителям следует насторожиться, если их сын или дочь значительно ниже сверстников или имеют лишний вес, если они непропорционально сложены (большая голова и короткие конечности), у них поздно появились постоянные зубы…
У детей постарше при гипотиреозе может запаздывать половое созревание. При малейших подозрениях надо сразу же показать ребенка эндокринологу. Пусть уж лучше ваша тревога окажется ложной, чем вы упустите время.
Чтобы выяснить, насколько хорошо работает щитовидка, нужно сделать анализ крови на содержание тиреотропного гормона гипоф иза (ТТГ). Типичная картина при гипотиреозе – повышение ТТГ и снижение Т4. Лечат запущенный гипотиреоз синтетическими аналогами тиреоидных гормонов.
Типичная картина при гипотиреозе – повышение ТТГ и снижение Т4. Лечат запущенный гипотиреоз синтетическими аналогами тиреоидных гормонов.
Смотрите также:
(PDF) Гипотиреоз у детей
ПОГЛЯД ФАХІВЦЯ
Дитячий лікар 3 (24) 2013
ендокринологія
38
Основные симптомы и признаки
приобретенного гипотиреоза
Объективные проявления и симптомы у детей
с гипотиреозом зависят от степени выраженности
и длительности течения основного заболевания,
зачастую носят стертый и малоспецифический ха-
рактер. Наиболее типичным проявлением является
замедление линейного роста. Родители часто об-
ращают на это внимание, когда младший ребенок
в семье догоняет и обгоняет по данному показа-
телю заболевшего старшего. Причем отставание
в росте сопровождается относительным набором
веса и появлением округлости форм. Способность
к обучению выражено не страдает, но замедляется
темп мыслительных процессов и скорость выпол-
няемой работы.
Типичные признаки гипотиреоза взрослых го-
раздо реже встречаются у детей, однако их появле-
ние зависит от длительности жалоб и своевремен-
ности обращения за медицинской помощью. Могут
наблюдаться летаргия, сонливость, отечность, су-
хость кожи, жесткие волосы, очаговая алопеция,
анемия без других видимых причин. Типичный
«гипотиреоидный вид» пациент имеет редко, ис-
ключительно в случаях тяжелого гипотиреоза. Сни-
жение ментальных функций при приобретенном
гипотиреозе обратимо при условии назначения
адекватной терапии. Часто у девочек старшего воз-
раста наблюдаются меноррагии.
Определенным подспорьем в постановке ди-
агноза у детей с предполагаемым гипотиреозом
может быть объективное исследование. Пальпация
ЩЖ может продемонстрировать наличие зоба,
если этиология гипотиреоза связана с йодным де-
фицитом или аутоиммунным тиреоидитом.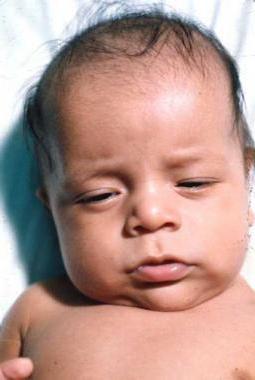 Часто
Часто
определяется замедление фазы релаксации глубо-
ких сухожильных рефлексов. Псевдогипертрофия
икроножных мышц наблюдается только при тяже-
лом гипотиреозе. Однако часто может отмечаться
мышечная слабость.
В редких случаях наблюдается преждевременное
половое развитие с ранним телархе, галакторе-
ей, менструациями и кистами яичников у девочек
и увеличенными яичками у мальчиков. Эти эффек-
ты связаны с высокими уровнями ТТГ, восприни-
маемыми гипоталамусом как повышение содержа-
ния фолликулостимулирующего гормона.
При проведении инструментального исследо-
вания иногда определяется увеличение в размерах
гипофиза, что может быть ошибочно оценено как
рак или аденома. В действительности гиперплазия
гипофиза является вторичной вследствие длитель-
ного повышения продукции ТТГ. Данные измене-
ния полностью обратимы при адекватной терапии.
От чего зависит корректная
постановка диагноза?
Главная проблема состоит в том, что у гипотире-
оза мало специфичных симптомов. Набор клини-
Набор клини-
ческих проявлений индивидуален, вследствие чего
трудно выделить симптомы, характерные для всех
или хотя бы большинства пациентов с гипотирео-
зом. В то же время существует масса проявлений,
соответствующих клинической картине заболева-
ний других органов и систем.
При постановке диагноза следует тщательно со-
брать медицинский и семейный анамнез:
• клинические проявления замедления обмена
веществ;
• оперативные вмешательства на щитовидной
железе;
• облучение области шеи в связи с онкологиче-
скими процессами;
• прием медикаментозных средств: амиодарон,
литий, интерферон α, интерлейкин 2 и др.;
• наличие заболеваний щитовидной железы
в семье.
При осмотре пациента следует обратить внимание
на форму шеи, сухость кожи, скованность, снижен-
ные рефлексы, брадикардию, состояние волос.
Биохимическое подтверждение гипотиреоза. Опре-
Опре-
деление уровня ТТГ является наиболее важным
и чувствительным тестом первичной диагности-
ки гипотиреоза. Концентрация ТТГ в сыворотке
крови напрямую зависит от тиреоидного синтеза –
продукции тиреоидных гормонов, прежде всего
тироксина. При этом именно степень снижения
уровня Т4 в крови определяет тяжесть гипотиреоза.
Большая часть тироксина в крови человека
связана с так называемым тироксин-связываю-
щим белком. Связанный тироксин не может про-
никнуть в клетку. Только около 1-2% является
свободным, а значит функционально активным.
Именно поэтому более информативным считает-
ся определение содержания именно свободного
тироксина – св.Т4.
Большинство референтных лабораторий определяют уро-
вень ТТГ 0,4-4,0 мЕД/д как нормальный, однако многие
исследователи считают оптимальными для тиреотропина
пределы значений 0,4-2,0 мЕД/л. Именно эти показатели
Именно эти показатели
являются целевыми при ведении пациентов с тиреоидной
патологией, особенно женщин с заболеваниями ЩЖ в пе-
риод беременности. Во многих странах для интерпретации
результатов гормональных исследований принято исполь-
зовать адаптированные к возрасту нормативы с учетом
постепенного созревания гипофизарно-тиреоидной оси,
которое заканчивается к 10-12 годам.
Повышенный уровень ТТГ (4,0-10,0 мЕД/л) при
нормальных значениях св.Т4 указывает на наличие
субклинического гипотиреоза и требует тщательного
контроля за клинической картиной и биохимиче-
скими константами (каждые 2-4 недели) до окон-
чательной верификации диагноза. Уже на этом
этапе у пациента можно обнаружить первые сим-
птомы гипотиреоза.
Определение костного возраста проводится
в случаях длительного и тяжелого гипотиреоза. Из-
учение индивидуальных кривых роста также дает
дополнительную информацию о тяжести заболева-
ния и предполагаемом возрасте его начала.
Врожденный гипотиреоз у младенцев — HealthyChildren.org
Что такое врожденный гипотиреоз?
Гипотиреоз относится к недостаточной активности щитовидной железы. Врожденный гипотиреоз возникает, когда новорожденный ребенок не может вырабатывать нормальное количество гормона щитовидной железы. Заболевание встречается примерно у 1 из 3 000–4 000 детей, чаще всего является постоянным, и лечение продолжается на протяжении всей жизни.
Гормон щитовидной железы важен для развития мозга вашего ребенка, а также для роста, поэтому невылеченный врожденный гипотиреоз может привести к умственной отсталости и задержке роста.Однако, поскольку существует отличное лечение, при ранней диагностике и лечении ваш ребенок, скорее всего, будет вести нормальный здоровый образ жизни.
Что вызывает врожденный гипотиреоз?
Врожденный гипотиреоз чаще всего возникает, когда щитовидная железа не развивается должным образом, потому что она отсутствует, слишком мала или попадает в неправильную часть шеи. Иногда железа сформирована правильно, но не производит гормоны должным образом. Кроме того, иногда щитовидной железе не хватает сигнала от гипофиза (основной), который сообщает ей о выработке гормона щитовидной железы.
Иногда железа сформирована правильно, но не производит гормоны должным образом. Кроме того, иногда щитовидной железе не хватает сигнала от гипофиза (основной), который сообщает ей о выработке гормона щитовидной железы.
В небольшом количестве случаев лекарства, принимаемые во время беременности, в основном лекарства для лечения сверхактивной щитовидной железы, могут привести к врожденному гипотиреозу, который в большинстве случаев является временным. Врожденный гипотиреоз обычно не передается по наследству. Это означает, что если поражен один ребенок, маловероятно, что другие дети, которые у вас могут быть в будущем, будут страдать от того же заболевания.
Каковы признаки и симптомы врожденного гипотиреоза?
Симптомы врожденного гипотиреоза в первую неделю жизни обычно не очевидны.Однако иногда при тяжелом гипотиреозе это может быть:
У этих детей врач может обнаружить опухшее лицо, слабую мышечную силу и большой язык с вздутым животом и более крупными, чем обычно, родничками (мягкими пятнами) на голова.:max_bytes(150000):strip_icc()/3231567_color2-5c018584c9e77c000138fba5.png)
Как диагностируется врожденный гипотиреоз?
Учитывая сложность диагностики врожденного гипотиреоза в период новорожденности на основании признаков и симптомов, все больницы в Соединенных Штатах под наблюдением департаментов здравоохранения штата проводят скрининг на это заболевание с использованием крови, взятой из пятки вашего ребенка перед выпиской из больницы. .Этот процесс называется обследованием новорожденных. См. Заявление о политике Американской академии педиатрии (AAP), Обновление скрининга новорожденных и лекарств при врожденном гипотиреозе , для получения дополнительной информации.
При положительном результате (низкий уровень гормона щитовидной железы и высокий уровень тиреотропного гормона, называемого ТТГ, из гипофиза) программа скрининга немедленно уведомляет врача ребенка, обычно до того, как ребенку исполнится 2 недели. Старый.Перед началом лечения врач вашего ребенка назначит анализ крови из вены, чтобы подтвердить диагноз врожденного гипотиреоза. В некоторых случаях врач может назначить сканирование щитовидной железы, чтобы убедиться, что щитовидная железа отсутствует или слишком мала.
В некоторых случаях врач может назначить сканирование щитовидной железы, чтобы убедиться, что щитовидная железа отсутствует или слишком мала.
Как лечить врожденный гипотиреоз?
Врожденный гипотиреоз лечится путем приема препаратов гормона щитовидной железы в форме таблеток, называемых левотироксином. Многим детям потребуется лечение на всю жизнь. Левотироксин следует измельчить и давать один раз в день, смешивая с небольшим количеством воды, смеси или грудного молока с помощью пипетки или шприца.
ЕЖЕДНЕВНОЕ предоставление вашему ребенку гормона щитовидной железы и регулярные осмотры у детского эндокринолога помогут обеспечить нормальный рост и развитие мозга вашего ребенка . Ваш врач будет проводить периодические тесты функции щитовидной железы, чтобы дозу лекарства можно было правильно корректировать по мере роста вашего ребенка.
Гормон в таблетке идентичен тому, что вырабатывается в организме, и вы просто восполняете то, чего не хватает. Как правило, побочные эффекты возникают только при слишком высокой дозе, чего эндокринолог может избежать, периодически проверяя уровень в крови.
Как правило, побочные эффекты возникают только при слишком высокой дозе, чего эндокринолог может избежать, периодически проверяя уровень в крови.
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра. Ваш педиатр может порекомендовать различные варианты лечения в зависимости от индивидуальных фактов и обстоятельств.
Более половины детей, у которых при рождении диагностирован гипотиреоз, вырастают из него.
С Кэрол Саба, доктор медицины, и Луисом Гонсалес-Мендоса, доктор медицины
Когда ребенок рождается с аномально низкой функцией щитовидной железы, известной как врожденный гипотиреоз (ВГ), родители по понятным причинам обеспокоены.Нормальные уровни гормонов щитовидной железы необходимы для обеспечения нормального роста и развития, а также для правильной работы сердца, мышц и других органов.
Когда родители слышат диагноз, у всех возникает один и тот же вопрос, — говорит Кэрол Саба, доктор медицинских наук, детский эндокринолог из Publique-Hopitaux de Paris, университетской больницы Роберта Дебре в Париже, Франция. «Главный вопрос, как долго мы лечим?»
«Главный вопрос, как долго мы лечим?»
Новорожденного с аномально низким уровнем щитовидной железы (измеренным с помощью анализа крови через 1-2 дня после рождения) легко лечить с помощью наиболее распространенной формы дополнительного гормона щитовидной железы, левотироксина, в форме таблеток.
По крайней мере, половина детей, рожденных с низким уровнем щитовидной железы, имеет преходящую форму гипотиреоза.
Более половины новорожденных с гипотиреозом вырастают из него
Некоторым детям потребуется лечение на протяжении всей жизни, в то время как другим требуется только краткосрочный прием гормонов. Постоянный вопрос — выяснить, у кого из детей преходящий врожденный гипотиреоз, а у кого — постоянное гормональное заболевание.
Чтобы решить эту клиническую проблему, доктор Саба и ее команда обследовали 92 ребенка в возрасте 3 лет, у которых при рождении был диагностирован врожденный гипотиреоз.У всех малышей была анатомически нормальная щитовидная железа, когда они родились в Париже в период с 2002 по 2012 год. 2 Все получали левотироксин.
2 Все получали левотироксин.
Исследователи обнаружили, что более половины детей уже не имеют низкого уровня щитовидной железы к тому времени, когда им исполняется 3 года; Было установлено, что у этих малышей преходящая (краткосрочная) форма заболевания. 1 Уровни гормонов щитовидной железы у этих младенцев нормализовались, поэтому врач смог прекратить прием левотироксина.
При среднем возрасте 18 месяцев это оказалось средней точкой для младенцев, нуждающихся в заместительной терапии левотироксином — половина из них больше не нуждается в гормоне старше этого возраста, а другая половина прекратила прием лекарства еще раньше). 1
Предикторы преходящего врожденного гипотиреоза
Дети, у которых было более низкое повышение уровня тиреотропного гормона (ТТГ) в крови, который контролирует активность щитовидной железы, при постановке диагноза при рождении с большей вероятностью перерастут это заболевание, 1 обнаружили исследователи.
ТТГ сообщает щитовидной железе, сколько гормона нужно производить, поэтому, если уровень высок, это признак гипотиреоза. Те, у кого больше не было гипотиреоза, также с большей вероятностью нуждались в более низких дозах левотироксина вначале и снова через 6 и 12 месяцев. 1 Эти дети также реже имели наследственную или генетическую форму этого гипотиреоза
Хотя обычно принято лечить детей до достижения ими 3-летнего возраста, поскольку время до этого момента очень важно для развития мозга, доктор.Саба говорит, что ее результаты показывают, что, возможно, нет необходимости продолжать лечение так долго у каждого ребенка, и что лечение часто можно безопасно прекратить через шесть месяцев, основываясь на результатах анализа крови на уровни щитовидной железы. Она ссылается на преимущества потенциальной экономии средств, заключающейся в возможности по возможности быстрее прекратить прием левотироксина.
Луис Гонсалес-Мендоса, доктор медицины, детский эндокринолог и директор отделения эндокринологии Детской больницы Никлауса в Майами, Флорида, который не принимал участия в исследовании, проанализировал результаты исследования для EndocrineWeb и порекомендовал немного осторожности.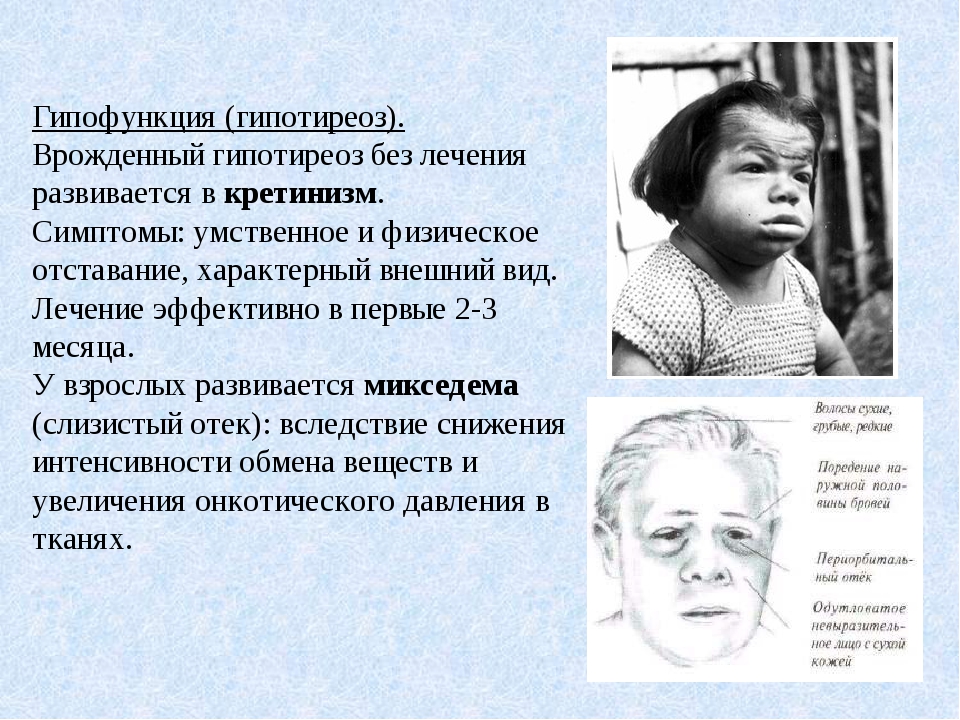
Врожденный гипотиреоз легко поддается лечению
— Лучше проявить осторожность, — сказал доктор Гонсалес-Мендоса. Он говорит, что заметил в своей практике некоторые предикторы преходящего врожденного гипотиреоза.
«Обычно, когда ребенок с этим заболеванием растет, дозу левотироксина необходимо корректировать для поддержания нормального уровня гормона щитовидной железы в крови. Если этого [исправления] не происходит, то это обычно означает, что состояние временное », — сказал он EndocrineWeb.
Что нужно знать родителям о гипотиреозе у новорожденных?
Когда они впервые слышат диагноз, «родители обычно расстраиваются», — говорит он. Они обычно успокаиваются, когда он объясняет, что врожденный гипотиреоз действительно очень легко лечить. «Родителям просто нужно растолочь таблетку и смешать с грудным молоком. или добавляйте в смесь один раз в день, чтобы лечить ребенка », — говорит он.
У большинства младенцев нет явных признаков или симптомов низкого уровня щитовидной железы при рождении. У некоторых может быть отечное лицо, хриплый крик, большой толстый язык или вздутие живота либо при рождении, либо вскоре после него. 2
У некоторых может быть отечное лицо, хриплый крик, большой толстый язык или вздутие живота либо при рождении, либо вскоре после него. 2
При отсутствии лечения гипотиреоз у младенцев может привести к «всевозможным неврологическим проблемам и умственным расстройствам», — говорит он. Доктор Гонсалес-Мендоза говорит родителям, что лечение имеет решающее значение для предотвращения когнитивной потери и задержки развития.
Вот почему анализ крови для выявления врожденного гипотиреоза проводится в течение 48 часов после рождения, говорит он; раньше не даст достоверных результатов.По его словам, иногда, если первоначальный анализ крови не является окончательным, его можно повторить, чтобы подтвердить наличие врожденного гипотиреоза.
В США педиатры обычно лечат новорожденных, у которых был диагностирован гипотиреоз, с помощью левотироксина, пока им не исполнится два или три года. Во время лечения и после него пациенты находятся под наблюдением, чтобы убедиться, что их уровень гормона щитовидной железы в крови остается в пределах нормы, особенно если прием левотироксина прекращен; по этой причине уровень крови ребенка будет определять решение о лечении, — говорит доктор. Говорит Гонсалес-Мендоса.
Говорит Гонсалес-Мендоса.
Ни доктор Саба, ни доктор Гонсалес-Мендоса не имеют соответствующих финансовых конфликтов.
Обновлено: 24.07.18
Что такое врожденный гипотиреоз у вашего ребенка
Врожденный гипотиреоз — это дефицит или недостаток гормона щитовидной железы, который присутствует при рождении. Генетические дефекты или дефицит йода у матери могут привести к проблемам с развитием щитовидной железы или выработке гормонов щитовидной железы, что и приведет к заболеванию.Обычно скрининговые тесты новорожденных выявляют врожденный гипотиреоз. Хотя у младенцев обычно нет признаков или симптомов гипотиреоза при рождении, могут быть узнаваемые ключи, которые родители могут искать.
Врожденный гипотиреоз поражает примерно одного из каждых 2000-4000 новорожденных и считается одной из наиболее распространенных и поддающихся лечению причин задержки развития во всем мире. Если у вашего ребенка врожденный гипотиреоз, особенно важно, чтобы надлежащее лечение было начато на ранней стадии.
Признаки и симптомы
Большинство новорожденных с врожденным гипотиреозом не имеют никаких признаков или симптомов этого состояния. Это связано с наличием у матери некоторых гормонов щитовидной железы или остаточной функцией щитовидной железы.
Некоторые признаки и симптомы, которые могут быть у вашего ребенка, включают:
- Увеличение массы тела при рождении
- Увеличение окружности головы
- Вялость (недостаток энергии, большую часть времени спит, кажется усталым даже в бодрствующем состоянии)
- Медленное движение
- Хриплый крик
- Проблемы с кормлением
- Постоянные запоры, вздутие живота или полный желудок
- Увеличенный язык
- Сухая кожа
- Низкая температура тела
- Длительная желтуха
- Зоб (увеличенная щитовидная железа)
- Аномально низкий мышечный тонус
- Пухлое лицо
- Холодные конечности низкошерстные
- на лбу
- Большой родничок (мягкое пятно)
- Грыжа (выступ) пупка
- Небольшой рост или отсутствие роста, нарушение роста
Иллюстрация Эмили Робертс, Verywell
Причины
Существует две основные формы врожденного гипотиреоза: постоянный врожденный гипотиреоз и преходящий врожденный гипотиреоз. Врожденный гипотиреоз чаще встречается у младенцев с врожденными проблемами сердца или синдромом Дауна.
Врожденный гипотиреоз чаще встречается у младенцев с врожденными проблемами сердца или синдромом Дауна.
Постоянный врожденный гипотиреоз
Этот вид гипотиреоза требует пожизненного лечения и имеет ряд причин:
- Дисгенезия: Этот дефект или аномальное развитие щитовидной железы является наиболее частой причиной врожденного гипотиреоза, на которую приходится около двух третей случаев. Внематочная (аномально расположенная) ткань щитовидной железы — наиболее частый дефект.
- Нарушение способности синтезировать и секретировать гормон щитовидной железы: На его долю приходится примерно 10 процентов случаев врожденного гипотиреоза.
- Дефект в механизме транспорта гормонов щитовидной железы: Это означает, что гормоны щитовидной железы могут вырабатываться, но не имеют предполагаемого воздействия на организм.
- Центральный гипотиреоз: Это когда щитовидная железа может вырабатывать гормоны щитовидной железы, но не получает надлежащих указаний со стороны гипоталамуса или гипофиза, оба из которых расположены в головном мозге.

Преходящий врожденный гипотиреоз
Считается, что от 10 до 20 процентов новорожденных с гипотиреозом имеют временную форму заболевания, известную как преходящий врожденный гипотиреоз. Преходящий гипотиреоз у новорожденных имеет несколько причин:
- Дефицит йода: Йод необходим для выработки гормона щитовидной железы. Дефицит йода у новорожденного возникает из-за недостаточного поступления йода в организм матери.
- Антитела: Антитела, блокирующие рецепторы тиреостимулирующего гормона (TRB-Ab) могут развиваться у беременной женщины с аутоиммунным заболеванием щитовидной железы, таким как болезнь Грейвса.Антитела могут перемещаться через плаценту и влиять на функцию щитовидной железы растущего ребенка, что приводит к гипотиреозу при рождении. Это происходит не у всех женщин с аутоиммунным заболеванием щитовидной железы. Обычно этот тип врожденного гипотиреоза проходит в возрасте от одного до трех месяцев, поскольку материнские антитела естественным образом выводятся из организма ребенка.

- Воздействие лекарств внутриутробно: Антитиреоидные препараты, принимаемые для лечения гипертиреоза, могут проникать через плаценту, вызывая гипотиреоз у новорожденных.Обычно этот тип гипотиреоза проходит через несколько дней после рождения, а нормальная функция щитовидной железы возвращается в течение нескольких недель.
- Воздействие йода: Воздействие очень высоких доз йода на плод или новорожденных может вызвать преходящий гипотиреоз. Такой вид воздействия йода является результатом использования йодосодержащих препаратов, таких как амиодарон (используется для лечения нерегулярного сердечного ритма), или использования йодсодержащих антисептиков или контрастных агентов (используемых в диагностических визуализирующих тестах).
Диагностика
Врожденный гипотиреоз чаще всего обнаруживается при скрининге крови новорожденного с помощью укола в пятку, который проводится в течение нескольких дней после рождения. Стандартный тест обычно проводится в течение двух-шести недель после рождения.
Стандартный тест обычно проводится в течение двух-шести недель после рождения.
Скрининг новорожденных на заболевания щитовидной железы включает:
- Тиреотропный гормон (ТТГ): Нормальный диапазон для новорожденных составляет 1,7–9,1 мЕд / л. Высокий уровень свидетельствует о гипотиреозе.
- Тироксин (T4): нормальный диапазон для новорожденных составляет 10 мкг на дл (129 нмоль на л). Низкие уровни указывают на гипотиреоз.
Если первоначальный скрининговый анализ крови выявляет потенциальную проблему, последующее наблюдение обычно включает повторение анализов примерно через две-три недели.Визуализирующие обследования для визуализации щитовидной железы обычно необходимы, если анализы крови щитовидной железы остаются ненормальными. Если есть другие проблемы, такие как пороки сердца или необычный внешний вид лица, то может потребоваться дополнительное диагностическое обследование, такое как электрокардиограмма (ЭКГ) для оценки сердца или генетические тесты.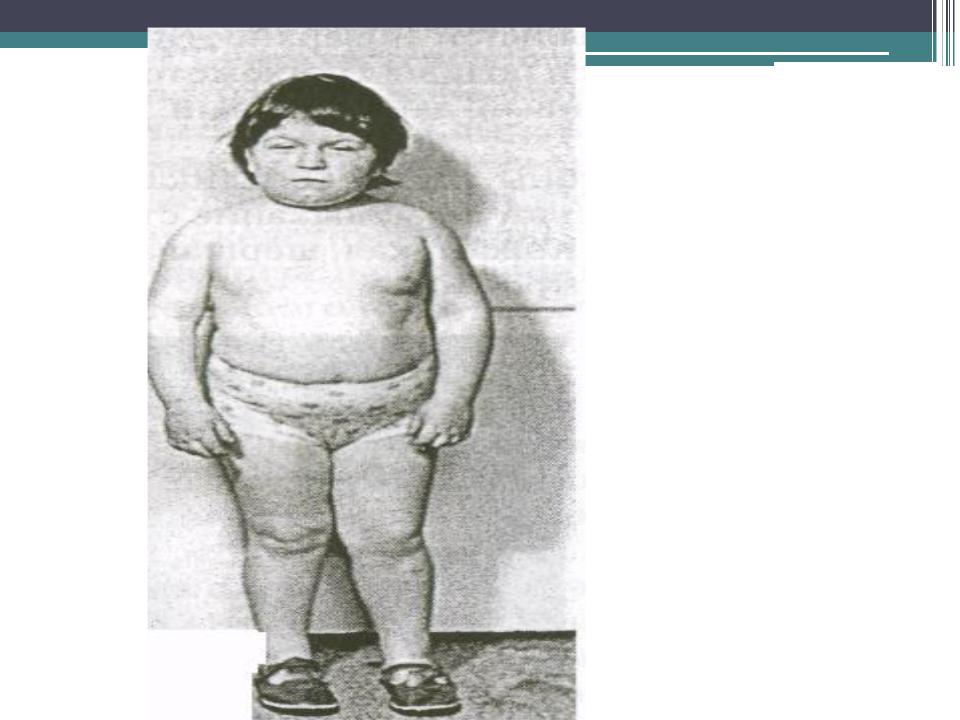
Лечение
Если новорожденного не лечить от врожденного гипотиреоза, это может отрицательно сказаться на физическом, когнитивном и неврологическом развитии.Наряду с контролем состояния с помощью лекарств также рекомендуется тщательное наблюдение за этапами развития.
Лекарства
Лечение левотироксином (L-тироксин или L-T4) таблетками или жидкостью обычно является предпочтительным методом замещения гормонов щитовидной железы для младенцев. Доза, которая обычно находится в диапазоне от 8 мкг / кг / день до 10-15 мкг / кг / день, рассчитывается на основе веса вашего ребенка и реакции на лекарство.
Таблетку можно измельчить и дать ребенку в жидкой смеси для безопасного глотания.Таблетка и жидкая форма обладают одинаковым терапевтическим и безопасным действием.
Обычно ожидается, что уровень гормонов щитовидной железы достигнет нормальных значений в течение примерно 10 дней после начала лечения.
Лечение будет продолжаться до тех пор, пока сохраняется заболевание.
Слово от Verywell
Если у вас есть ребенок, рожденный с врожденным гипотиреозом, вы можете рассчитывать на хороший прогноз с нормальным ростом и развитием, если лечение начнется раньше.Также важно обсудить причину врожденного гипотиреоза вашего ребенка с педиатром или генетиком. Вам может потребоваться принять меры предосторожности во время следующей беременности, например, поддержать адекватное потребление йода или скорректировать лекарства для вашего собственного состояния щитовидной железы под наблюдением врача.
Врожденный гипотиреоз: симптомы, причины и лечение
Обзор
Врожденный гипотиреоз, ранее известный как кретинизм, представляет собой серьезный дефицит гормона щитовидной железы у новорожденных.Это вызывает нарушение неврологической функции, задержку роста и физические деформации. Состояние может возникать из-за проблемы со щитовидной железой ребенка или из-за нехватки йода в организме матери во время беременности.
Организм ребенка нуждается в йоде для выработки гормонов щитовидной железы. Эти гормоны необходимы для здорового роста, развития мозга и нервной системы.
Эти гормоны необходимы для здорового роста, развития мозга и нервной системы.
От 1 из 2 000 до 1 из 4 000 детей рождаются с врожденным гипотиреозом.
Введение йодированной соли в начале 20 -х годов века сделало врожденный гипотиреоз очень редким явлением в Соединенных Штатах и остальном западном мире.Однако острая нехватка йода по-прежнему распространена в развивающихся странах.
Микседема — это термин, используемый для описания сильно сниженной активности щитовидной железы у взрослого человека. Врожденный гипотиреоз относится к недостаточности щитовидной железы у младенца.
Микседема также может использоваться для описания изменений кожи, вызванных низким уровнем гормонов щитовидной железы.
Признаки кретинизма или врожденного гипотиреоза у новорожденного включают:
- отсутствие прибавки в весе
- задержку роста
- усталость, вялость
- плохое питание
- утолщение черт лица
- 9014 аномальный рост костей 9014 мало плачет
- чрезмерный сон
- запор
- пожелтение кожи и белков глаз (желтуха)
- вялость, низкий мышечный тонус
- хриплый голос
- необычно большой язык
- припухлость около пупка (
- прохладная сухая кожа
- бледная кожа
- отек кожи (микседема)
- опухоль на шее из-за увеличенной щитовидной железы (зоб)
пупочная грыжа)
Врожденный гипотиреоз у новорожденных может быть вызван:
- a отсутствует, плохо сформированная или аномально маленькая щитовидная железа
- генетический дефект, который влияет на производство гормонов щитовидной железы
- слишком мало йода в рационе матери во время беременности
- радиоактивный йод или антитиреоидное лечение рака щитовидной железы во время беременности
- использование лекарств, нарушающих выработку гормонов щитовидной железы, таких как антитиреоидные препараты, сульфаниламиды или литий, во время беременности
Дефицит йода больше не считается риском для здоровья в Соединенных Штатах из-за введения йодированной соли. Тем не менее, это по-прежнему самая распространенная предотвратимая причина нарушения неврологической функции в мире.
Тем не менее, это по-прежнему самая распространенная предотвратимая причина нарушения неврологической функции в мире.
Поскольку наш организм не вырабатывает йод, нам необходимо получать его с пищей. Йод попадает в пищу через почву. В некоторых частях света в почве не хватает йода.
Новорожденные в США и многих других странах обычно проходят скрининг на уровень гормонов щитовидной железы. Тест включает взятие небольшого количества крови из пятки ребенка. Лаборатория проверяет уровень гормона щитовидной железы (Т4) и тиреотропного гормона (ТТГ) в крови ребенка.
Врачи-педиатры-эндокринологи лечат врожденный гипотиреоз. Основное лечение — дать ребенку гормон щитовидной железы (левотироксин). Это состояние необходимо лечить в течение первых четырех недель после рождения, иначе умственная отсталость может быть постоянной.
Гормон щитовидной железы выпускается в виде таблеток, которые родители могут смешать с грудным молоком, смесью или водой своего ребенка. Родители должны быть осторожны при использовании некоторых формул. Формулы с соевым белком и концентрированным железом могут препятствовать усвоению гормона щитовидной железы.
Формулы с соевым белком и концентрированным железом могут препятствовать усвоению гормона щитовидной железы.
Когда младенцы будут принимать препараты гормона щитовидной железы, им необходимо будет сдавать кровь каждые несколько месяцев. Эти тесты позволят проверить, находятся ли их уровни ТТГ и Т4 в пределах нормы.
Врожденный гипотиреоз обычно наблюдается в развивающихся странах, где часто встречается дефицит йода. Взрослые могут предотвратить дефицит йода, получая рекомендованную Институтом медицины диетическую норму (RDA) в размере 150 микрограммов йода в день. Одна чайная ложка йодированной соли содержит около 400 микрограммов йода.
Поскольку дефицит йода во время беременности может быть опасен для растущего ребенка, беременным женщинам рекомендуется ежедневно принимать 220 микрограммов йода. Американская тироидная ассоциация рекомендует всем беременным или кормящим женщинам принимать пренатальный витамин, содержащий не менее 150 микрограммов йода каждый день.
У детей, рожденных с крайне недостаточной активностью щитовидной железы, может развиться умственная отсталость, если их состояние не лечить быстро. IQ ребенка может падать на несколько пунктов каждые несколько месяцев, когда лечение откладывается.Это также может повлиять на рост и прочность костей.
Другие осложнения врожденного гипотиреоза включают:
- ненормальную ходьбу
- мышечную спастичность
- неспособность говорить (мутизм)
- аутичное поведение
- проблемы со зрением и слухом
- проблемы с памятью и вниманием
лечения, некоторые дети с врожденным гипотиреозом могут учиться медленнее, чем другие дети их возраста.
Прогноз зависит от того, как быстро ребенку поставят диагноз и начнут лечение.Младенцы, которым не поставили диагноз или не получили лечение в течение первых нескольких недель после рождения, имеют более низкий IQ и больше проблем с физическим здоровьем, чем те, которым лечение началось раньше.
Обновленные рекомендации AAP по скринингу новорожденных и терапии врожденного гипотиреоза — Практические рекомендации
LIZ SMITH
Am Fam Physician. 1 августа 2007 г .; 76 (3): 439-444.
Врожденный гипотиреоз может вызвать умственную отсталость, если лечение щитовидной железы не начато в течение двух недель после рождения.Состояние обычно является постоянным, хотя преходящий гипотиреоз может быть результатом передачи материнских лекарств, материнских блокирующих антител или дефицита или избытка йода. Большинство младенцев с врожденным гипотиреозом при рождении кажутся здоровыми, вероятно, из-за плацентарной передачи гормона щитовидной железы; младенцы, чьи матери страдают гипотиреозом, имеют значительные нарушения нейроинтеллектуального развития, несмотря на раннее лечение.
За последние 10 лет знания об этом заболевании быстро расширились.Улучшения в скрининге и лечении, включая схемы, более активно нацеленные на раннюю коррекцию уровней тиреотропного гормона (ТТГ), привели к улучшению интеллектуальных и неврологических прогнозов.
Скрининг
Существует три стратегии скрининга для выявления врожденного гипотиреоза: (1) первичное определение ТТГ с дополнительным определением тироксина (T 4 ) у младенцев с высокими уровнями ТТГ; (2) первичное измерение T 4 с резервной оценкой ТТГ у младенцев с низким уровнем T 4 ; и (3) одновременное измерение уровней Т 4 и ТТГ (Рисунок 1).Врачи должны знать об ограничениях каждого метода. Первичное измерение ТТГ с резервной оценкой T 4 — используется большинством программ в США — пропускает отсроченное повышение ТТГ у младенцев с дефицитом тироксин-связывающего глобулина (ГТГ), центральным гипотиреозом или гипотироксинемией. Кроме того, нормальное послеродовое повышение ТТГ может быть проблемой, когда пациенты выписываются раньше срока. Первичное измерение T 4 с резервной оценкой ТТГ выявляет первичный гипотиреоз, дефицит ТБГ, центральный гипотиреоз и, возможно, гипертироксинемию (однако этот метод не учитывает гипертироксинемию у младенцев с отсроченным повышением ТТГ и исходным нормальным T 4 ). Одновременное измерение — идеальный подход, но он пока не применим на повседневной основе.
Одновременное измерение — идеальный подход, но он пока не применим на повседневной основе.
Скрининг всех младенцев следует проводить в период между двумя и четырьмя днями рождения. Если это невозможно, исследование следует провести до выписки или в течение семи дней после рождения. Ложноположительные повышения ТТГ могут быть обнаружены в образцах, собранных через 24–48 часов после рождения, а ложноотрицательные результаты могут быть обнаружены у тяжелобольных новорожденных или младенцев после переливания крови. Тем не менее, обследование перед выпиской или переливанием крови все же предпочтительнее, чем пропустить диагноз.Следует проявлять особую осторожность, чтобы не пропустить обследование у младенцев, получающих неотложную помощь.
Результаты и диагностика
О ненормальных результатах теста следует немедленно сообщить ответственному врачу, чтобы можно было организовать последующее тестирование. Из-за возможности ошибок при тестировании уровни свободного тироксина в сыворотке (FT 4 ) и ТТГ следует определять независимо от результатов скрининга новорожденных, когда клинические симптомы и признаки указывают на гипотиреоз.
НИЗКИЙ T
4 И ПОВЫШЕННЫЙ ТТГ (ПЕРВИЧНЫЙ ГИПОТИРОИДИЗМ)
Все младенцы с низкой концентрацией Т 4 и концентрацией ТТГ выше 40 мЕд / л считаются имеющими врожденный гипотиреоз и должны пройти немедленное подтверждающее исследование сыворотки.Заместительное лечение левотироксином (LT 4 ) следует начинать сразу после взятия подтверждающих проб, не дожидаясь результатов (см. Разделы «Ведение» и «Лечение»).
Если концентрация ТТГ немного повышена, но менее 40 мЕд / л, следует провести второй скрининговый тест на новом образце. Результаты следует интерпретировать с использованием соответствующих возрасту нормативных значений (референсный диапазон ТТГ в возрасте от двух до шести недель, наиболее распространенный период повторного тестирования, как правило, равен 1.От 7 до 9,1 мЕд / л). Примерно 10 процентов младенцев с подтвержденным врожденным гипотиреозом имеют значения ТТГ от 20 до 40 мЕд на л.
Просмотр / печать Рисунок
Скрининг на врожденный гипотиреоз у новорожденных
Рисунок 1.
Алгоритм врожденного Скрининг и лечение гипотиреоза у новорожденных (ТТГ = тиреотропный гормон; T 4 = тироксин; FT 4 = свободный тироксин; TH = тиреоидный гормон; TRBAb = антитела, блокирующие рецепторы тиреотропина).
Адаптировано с разрешения Американской академии педиатрии. Обновление результатов обследования новорожденных и терапии врожденного гипотиреоза. Педиатрия 2006; 117: 2293.
Скрининг врожденного гипотиреоза у новорожденных
Рис. 1.
Алгоритм скрининга и лечения врожденного гипотиреоза у новорожденных (ТТГ = тиреотропный гормон; T 4 = тироксин ; FT 4 свободный тиреоксин 4 TH = гормон щитовидной железы; TRBAb = антитело, блокирующее рецептор тиреотропина).
Адаптировано с разрешения Американской академии педиатрии. Обновление результатов обследования новорожденных и терапии врожденного гипотиреоза. Педиатрия 2006; 117: 2293.
НОРМАЛЬНЫЙ T
4 И ПОВЫШЕННЫЙ ТТГ
Гипертиротропинемия характеризуется высокими концентрациями ТТГ в неонатальном периоде с нормальными концентрациями T 4 и FT 4 . Это может быть вызвано преходящей или постоянной аномалией щитовидной железы или задержкой созревания гипоталамо-гипофизарной оси, и чаще встречается у младенцев с синдромом Дауна.Необходимость терапии спорна.
Это может быть вызвано преходящей или постоянной аномалией щитовидной железы или задержкой созревания гипоталамо-гипофизарной оси, и чаще встречается у младенцев с синдромом Дауна.Необходимость терапии спорна.
Хотя концентрации ТТГ в первые несколько месяцев жизни обычно выше, постоянные базальные концентрации ТТГ, превышающие 10 мЕд / л после двухнедельного возраста, обычно считаются аномальными и требуют лечения. Младенцы, не получающие лечения, должны пройти повторное измерение FT 4 и ТТГ через две и четыре недели с началом лечения, если результаты останутся ненормальными.
НИЗКИЙ T
4 И НОРМАЛЬНЫЙ TSH
Нормальный уровень TSH с низкими значениями T 4 (т.е.е., на два стандартных отклонения ниже среднего; обычно менее 10 мкг на дл [129 нмоль на л] для новорожденных) встречается примерно у 3-5 процентов новорожденных и может указывать на недостаточность щитовидной железы. Чаще встречается у недоношенных или больных детей. Возможные причины — незрелость гипоталамуса (особенно у недоношенных детей), нарушения связывания белков, такие как дефицит ТБГ, центральный гипотиреоз или первичный гипотиреоз с замедленным повышением уровня ТТГ. Постоянные инфузии дофамина или высоких доз глюкокортикоидов могут ингибировать ТТГ, вызывая низкие концентрации T 4 .Аномалии средней линии лица, гипогликемия, микрофаллос или нарушения зрения должны указывать на гипоталамо-гипофизарную аномалию. Септооптическую дисплазию следует подозревать у младенцев с клиническими симптомами гипопитуитаризма и слепоты или дефектами средней линии мозга.
Возможные причины — незрелость гипоталамуса (особенно у недоношенных детей), нарушения связывания белков, такие как дефицит ТБГ, центральный гипотиреоз или первичный гипотиреоз с замедленным повышением уровня ТТГ. Постоянные инфузии дофамина или высоких доз глюкокортикоидов могут ингибировать ТТГ, вызывая низкие концентрации T 4 .Аномалии средней линии лица, гипогликемия, микрофаллос или нарушения зрения должны указывать на гипоталамо-гипофизарную аномалию. Септооптическую дисплазию следует подозревать у младенцев с клиническими симптомами гипопитуитаризма и слепоты или дефектами средней линии мозга.
Оптимальное наблюдение неясно. Возможны следующие варианты: отказ от дальнейшего тестирования, последующее тестирование с помощью фильтровальной бумаги до тех пор, пока уровни T 4 не станут нормальными, и измерение концентраций FT 4 и ТТГ во втором образце крови.Однако значения FT 4 и результаты тестов функции щитовидной железы обычно в норме.
Лечение LT 4 не имеет доказанных преимуществ, за исключением младенцев с центральным гипотиреозом или замедленным повышением уровня ТТГ. Принимая решение о проведении дальнейшего обследования, врачи должны взвесить преимущества выявления редких состояний с затратами и психологическим воздействием на семью.
НИЗКИЙ T
4 И ЗАДЕРЖАННЫЙ ПОДЪЕМ ТТГ
Отсроченное повышение ТТГ чаще встречается у младенцев с низкой массой тела при рождении и у тех, кто находится в критическом состоянии.Уровни ТТГ в сыворотке у этих младенцев повышаются в первые несколько недель после рождения до концентраций, характерных для первичного гипотиреоза. Вторые осмотры — это не обычное дело Тем не менее, сывороточные тесты FT 4 и ТТГ должны выполняться у младенцев с очень низкими концентрациями T 4 и у детей с риском гипотиреоза (например, семейный дисгормогенез, признаки, указывающие на гипотиреоз). У монозиготных близнецов должен быть взят второй образец в двухнедельном возрасте, чтобы учесть возможное смешивание крови плода.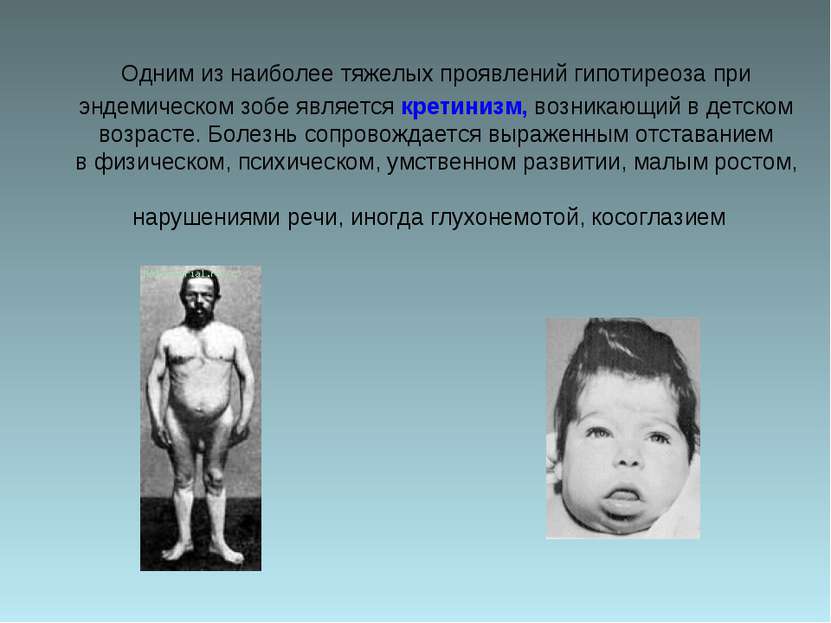 Младенцы со стойкой гипертиротропинемией после шести недель должны получать заместительную терапию гормонами щитовидной железы с повторным тестированием после трехлетнего возраста.
Младенцы со стойкой гипертиротропинемией после шести недель должны получать заместительную терапию гормонами щитовидной железы с повторным тестированием после трехлетнего возраста.
ПЕРЕХОДНОЕ ПОДНЯТИЕ ТТГ
В редких случаях аномальные результаты скрининга могут быть вызваны преходящим гипотиреозом, и результаты контрольного исследования Т 4 и ТТГ нормальны. Причины преходящего гипотиреоза включают воздействие на плод материнских антитиреоидных препаратов, пренатальное или послеродовое воздействие избытка йодидов и дефицит йода.Трансплацентарный переход материнских антител, блокирующих рецепторы тиреотропина (TRBAb), случается редко, но его следует подозревать, если в анамнезе имеется аутоиммунное заболевание щитовидной железы у матери или у детей, ранее пораженных этим заболеванием. Пуповинную кровь можно проверить на аномалии щитовидной железы. Повышенные уровни T 4 и ТТГ в результате приема материнских антитиреоидных препаратов обычно возвращаются к норме в течение одной-трех недель без лечения.
Ведение
Все младенцы с низким уровнем T 4 и высоким уровнем ТТГ должны считаться имеющими врожденный гипотиреоз, пока не будет доказано обратное.Младенцы с врожденным гипотиреозом должны быть немедленно осмотрены врачом и рекомендуется проконсультироваться с детским эндокринологом. Необходимо собрать полный анамнез (включая историю лекарств матери и семейный анамнез), а также провести физикальное обследование.
Сыворотка должна быть проверена на ТТГ и FT 4 , а результаты сопоставлены с соответствующими возрастными нормами. Измерение TRBAb может выявить преходящий гипотиреоз у младенцев с заболеваниями щитовидной железы в анамнезе матери.Дополнительные тесты включают ультразвуковое исследование щитовидной железы, поглощение щитовидной железы и сканирование для выявления функционирующей ткани щитовидной железы. Раннее сканирование щитовидной железы является спорным, но может помочь определить причину: например, внематочная железы указывает на постоянное врожденный гипотиреоз; отсутствие поглощения щитовидной железой связано с аплазией или гипоплазией щитовидной железы; и нормальные результаты сканирования или зоб могут указывать на генетический дефект в синтезе T 4 . Сканирование не должно задерживать начало лечения и может быть выполнено в течение первых нескольких дней терапии.Во время сканирования следует измерить уровень ТТГ в сыворотке крови.
Сканирование не должно задерживать начало лечения и может быть выполнено в течение первых нескольких дней терапии.Во время сканирования следует измерить уровень ТТГ в сыворотке крови.
Родителей должен обучать обученный персонал с использованием буклетов или наглядных пособий, если это возможно. Просвещение должно быть сосредоточено на этиологии врожденного гипотиреоза, отсутствии корреляции между поведением родителей во время беременности и причинами заболевания, пользе ранней диагностики для предотвращения умственной отсталости, правильном назначении терапии и о том, какие вещества могут мешать абсорбции, важности соблюдение режима лечения и важность последующего ухода.
Лечение
Младенцы с гипотиреозом должны получать терапию гормонами щитовидной железы, чтобы как можно скорее достичь эутиреоза. Когнитивные результаты зависят от времени и адекватности лечения. Предпочтительное лечение — LT 4 ; не следует использовать трийодтиронин. Рекомендуется начальная доза от 10 до 15 мкг на кг в день, в зависимости от тяжести состояния. Соя, клетчатка и железо могут ухудшить биодоступность T 4 , и их следует избегать.
Соя, клетчатка и железо могут ухудшить биодоступность T 4 , и их следует избегать.
T 4 должен увеличиться до более 10 мкг на дл, а FT 4 до более чем 2 нг на дл (26 пмоль на л) в течение двух недель после начала терапии, а ТТГ должен нормализоваться в течение одного месяца. Использование более высокой начальной дозы (например, от 12 до 17 мкг на кг) нормализует сывороточный Т 4 за три дня и устанавливает целевой диапазон ТТГ через две недели, но оценка когнитивных результатов важна, если используется более высокая дозировка. Измерение FT 4 за одну неделю может подтвердить соответствующее повышение концентрации в сыворотке.Дозировка LT 4 должна быть скорректирована на основе концентраций FT4 и TSH в сыворотке и клинического ответа.
В первые три года значения общего Т 4 и FT 4 должны находиться в верхней половине референсного диапазона, а уровни ТТГ в сыворотке должны быть между 0,5 и 2,0 мЕд на л. Относительное сопротивление гипофиза может замедлить нормализация сывороточного ТТГ, приводящая к нормальной или повышенной концентрации Т 4 в сыворотке с несоответствующим высоким уровнем ТТГ.В этих случаях дозу следует титровать на основе значения T 4 после первого исключения несоблюдения режима лечения.
Относительное сопротивление гипофиза может замедлить нормализация сывороточного ТТГ, приводящая к нормальной или повышенной концентрации Т 4 в сыворотке с несоответствующим высоким уровнем ТТГ.В этих случаях дозу следует титровать на основе значения T 4 после первого исключения несоблюдения режима лечения.
Последующее наблюдение
Лабораторные и клинические обследования младенцев с врожденным гипотиреозом должны проводиться регулярно в течение первых трех лет, чтобы гарантировать оптимальное дозирование и соблюдение режима терапии. Уровень T 4 в сыворотке крови и ТТГ следует измерять через две и четыре недели после начала лечения, затем каждые 1-2 месяца до шестимесячного возраста, каждые три-четыре месяца с шести месяцев до трех лет, каждые шесть-12 месяцев. до завершения роста и через четыре недели после любого изменения дозировки.При подозрении на несоблюдение или при обнаружении ненормальных результатов измерения следует проводить чаще. Постоянное консультирование родителей важно из-за серьезных последствий плохого соблюдения.
Постоянное консультирование родителей важно из-за серьезных последствий плохого соблюдения.
Для обеспечения нормального роста и развития сывороточные концентрации T 4 должны поддерживаться в верхней половине референсного диапазона в течение первого года, а измерения ТТГ в сыворотке должны оставаться в референсном диапазоне. Если концентрация FT 4 в сыворотке не увеличивается до верхней половины референсного диапазона через две недели или если концентрация ТТГ не падает ниже 20 мЕд / л в течение четырех недель, врачи должны оценить соблюдение режима, дозировку и метод введения.Следует всегда учитывать побочные эффекты чрезмерного приема лекарств, и врачи должны быть готовы контролировать концентрацию FT 4 в крови через короткие промежутки времени.
ОЦЕНКА ПОСТОЯННОСТИ
Внематочная железа или отсутствие ткани щитовидной железы при сканировании щитовидной железы или повышение уровня ТТГ в сыворотке выше 10 мЕд / л после достижения возраста одного года указывает на постоянный врожденный гипотиреоз. Если не обнаружено никаких признаков постоянства, терапию следует прекратить на 30 дней после достижения трехлетнего возраста и получить измерения FT 4 и ТТГ.Диагноз преходящего гипотиреоза может быть поставлен, если результаты находятся в пределах нормы; в противном случае лечение следует возобновить. (Альтернативный вариант — сначала снизить дозировку наполовину в течение 30 дней, когда уровень ТТГ выше 20 мЕд / л подтверждает постоянный врожденный гипотиреоз.) Врачи должны внимательно следить за ребенком, и тесты функции щитовидной железы следует повторять в любое время. подозрение на рецидив. Неубедительные результаты требуют тщательного наблюдения и дальнейшего тестирования.
Если не обнаружено никаких признаков постоянства, терапию следует прекратить на 30 дней после достижения трехлетнего возраста и получить измерения FT 4 и ТТГ.Диагноз преходящего гипотиреоза может быть поставлен, если результаты находятся в пределах нормы; в противном случае лечение следует возобновить. (Альтернативный вариант — сначала снизить дозировку наполовину в течение 30 дней, когда уровень ТТГ выше 20 мЕд / л подтверждает постоянный врожденный гипотиреоз.) Врачи должны внимательно следить за ребенком, и тесты функции щитовидной железы следует повторять в любое время. подозрение на рецидив. Неубедительные результаты требуют тщательного наблюдения и дальнейшего тестирования.
Медицинская помощь, хирургическая помощь, консультации
Aversa T, Valenzise M, Corrias A, Salerno M, De Luca F, Mussa A, et al.Лежащий в основе тиреоидита Хашимото отрицательно влияет на развитие субклинического гипотиреоза у детей независимо от других сопутствующих факторов риска. Щитовидная железа . 2014 г. 3 ноября [Medline].
Щитовидная железа . 2014 г. 3 ноября [Medline].
Wassner AJ, коричневый RS. Врожденный гипотиреоз: последние достижения. Текущее мнение в области эндокринологии, диабета и ожирения . 2015 22 октября (5): 407-12. [Медлайн].
Чанг HR. Функция надпочечников и щитовидной железы у плода и недоношенного ребенка. Корейский J Pediatr . 2014 Октябрь 57 (10): 425-33. [Медлайн]. [Полный текст].
Далили С., Резвани С.М., Далили Х., Мохташам Амири З., Мохаммади Х., Абришам Кеш С. и др. Врожденный гипотиреоз: этиология и исход развития. Акта Мед Иран . 2014 Октябрь 52 (10): 752-6. [Медлайн].
Zwaveling-Soonawala N, van Trotsenburg AS, Verkerk PH. Не следует недооценивать тяжесть врожденного гипотиреоза центрального происхождения. Дж. Клин Эндокринол Метаб . 2014 27 октября. Jc20142871. [Медлайн].
Дж. Клин Эндокринол Метаб . 2014 27 октября. Jc20142871. [Медлайн].
Леже Дж., Оливьери А., Дональдсон М., Торресани Т., Круде Х., ван Влит Г. и др. Консенсусные рекомендации Европейского общества детской эндокринологии по скринингу, диагностике и лечению врожденного гипотиреоза. Исследования гормонов в педиатрии . 2014. 81 (2): 80-103. [Медлайн].
Абалович М., Амино Н., Барбур Л.А. и др. Управление дисфункцией щитовидной железы во время беременности и в послеродовом периоде: Руководство по клинической практике эндокринного общества. Дж. Клин Эндокринол Метаб . 2007. 92 (8 доп.): С1-47. [Медлайн].
Абе К., Наруми С., Суванаи А.С., Хамадзима Т., Хасегава Т. Псевдодоминантное наследование в семье с неаутоиммунным гипотиреозом из-за двуаллельных мутаций DUOX2. Клин Эндокринол (Oxf) . 2014 26 сентября. [Medline].
2014 26 сентября. [Medline].
Айяла А.Р., Данезе, доктор медицины, Ладенсон П.В. Когда лечить гипотиреоз легкой степени. Endocrinol Metab Clin North Am . 29 июня 2000 г. (2): 399-415.[Медлайн].
Bongers-Schokking JJ, Koot HM, Wiersma D, et al. Влияние времени и дозы заместительной гормона щитовидной железы на развитие младенцев с врожденным гипотиреозом. Дж. Педиатр . 2000 Март 136 (3): 292-7. [Медлайн].
Brown RS, Bellisario RL, Botero D, et al. Заболеваемость преходящим врожденным гипотиреозом из-за материнских антител, блокирующих рецепторы тиреотропина, у более чем одного миллиона детей. Дж. Клин Эндокринол Метаб .1996 г., 81 (3): 1147-51. [Медлайн].
Браун Р.С., Китинг П., Митчелл Э. Материнские иммуноглобулины, блокирующие тиреоид, при врожденном гипотиреозе. Дж. Клин Эндокринол Метаб . 1990 Май. 70 (5): 1341-6. [Медлайн].
Дж. Клин Эндокринол Метаб . 1990 Май. 70 (5): 1341-6. [Медлайн].
Cho MS, Cho GS, Park SH, Jung MH, Suh BK, Koh DG. Более ранняя повторная оценка может быть возможна у педиатрических пациентов с эутопическим врожденным гипотиреозом, требующих более низких доз L-тироксина. Энн Педиатр Эндокринол Метаб .2014 Сентябрь 19 (3): 141-5. [Медлайн]. [Полный текст].
Cross G, Pitoia F, Suárez H, Kral M, Manavela M, Morando D. и др. Высокая распространенность заболеваний щитовидной железы у родственников пациентов с семейным папиллярным раком щитовидной железы. Medicina (B Aires) . 2010. 70 (2): 139-142. [Медлайн].
Далива А.Л., Линдер Б., ДиМартино-Нарди Дж., Сэнгер П. Трехлетнее наблюдение за пограничным врожденным гипотиреозом. Дж. Педиатр . 2000 Янв.136 (1): 53-6. [Медлайн].
DeBoer MD, Lafranchi SH. Проблемы с тестированием щитовидной железы у детей. Педиатр эндокринол Ред. . 2007. 5 Suppl 1: 570-7. [Медлайн].
Dubuis JM, Glorieux J, Richer F и др. Исход тяжелого врожденного гипотиреоза: устранение разрыва в развитии с помощью раннего лечения левотироксином в высоких дозах. Дж. Клин Эндокринол Метаб . 1996, январь, 81 (1): 222-7. [Медлайн].
Дюссо JH.Детский первичный гипотиреоз и эндемический кретинизм. Курр Тер эндокринол Метаб . 1997. 6: 107-9. [Медлайн].
Дюссо JH. Анекдотический анамнез скрининга на врожденный гипотиреоз. Дж. Клин Эндокринол Метаб . 1999 декабрь 84 (12): 4332-4. [Медлайн].
Фишер Д.А. Важность раннего лечения для оптимизации IQ у младенцев с врожденным гипотиреозом. Дж. Педиатр . 2000 Март 136 (3): 273-4.[Медлайн].
Дж. Педиатр . 2000 Март 136 (3): 273-4.[Медлайн].
Fisher DA, Schoen EJ, La Franchi S, et al. Ось контроля отрицательной обратной связи гипоталамус-гипофиз-щитовидная железа у детей с леченным врожденным гипотиреозом. Дж. Клин Эндокринол Метаб . 2000 августа 85 (8): 2722-7. [Медлайн].
Франчески Р., Камилот М., Теофоли Ф. Мутации гена рецептора тиротропина и устойчивость к ТТГ: вариабельная экспрессия в гетерозиготах. Клин Эндокринол (Oxf) . 2005. 63: 146-151.[Медлайн].
Гарсия-Филион П., Эппорт К., Нельсон М. и др. Нейрорадиографические, эндокринологические и офтальмологические корреляты неблагоприятных исходов развития у детей с гипоплазией зрительного нерва: проспективное исследование. Педиатрия . 2008. 121: e653-9. [Медлайн].
Gruneiro-Papendieck L, Chiesa A, Mendez V. Эффективность неонатального скрининга врожденного гипотиреоза у недоношенных гестационного возраста менее 32 недель: больше доказательств. Дж. Педиатр Эндокринол Метаб . 2005. 18: 373-377. [Медлайн].
Guarnieri GF, Laforgia N, Mautone A, Balducci G. Отсроченное закрытие артериального протока у доношенных новорожденных с врожденным гипотиреозом: эффект терапии L-тироксином. Педиатр Кардиол .2008. 29: 455-6. [Медлайн].
Haddow JE, Palomaki GE, Allan WC, et al. Материнская недостаточность щитовидной железы во время беременности и последующее нейропсихологическое развитие ребенка. Медицинский журнал Новой Англии . 1999. 341 (8): 549-555. [Медлайн].
Медицинский журнал Новой Англии . 1999. 341 (8): 549-555. [Медлайн].
Ханукоглу А., Перлман К., Шамис И. и др. Связь этиологии с лечением врожденного гипотиреоза. Дж. Клин Эндокринол Метаб . 2001, январь, 86 (1): 186-91. [Медлайн].
Харди О., Уорли Г., Ли М.М. и др. Гипотиреоз при синдроме Дауна: рекомендации по скринингу и методология тестирования. Ам Дж. Мед Генет А . 2004. 124: 436-7. [Медлайн].
Хашимото К., Керти Ф. Х., Борхес П. П. и др. Несвязанный рецептор гормона щитовидной железы вызывает тяжелую неврологическую дисфункцию. Proc Natl Acad Sci U S A . 2001, 27 марта. 98 (7): 3998-4003. [Медлайн].
Hopwood NJ, Kelch RP.Масса щитовидной железы: подход к диагностике и лечению в детском и подростковом возрасте. Педиатр Ред. . 1993 14 (12): 481-7. [Медлайн].
Педиатр Ред. . 1993 14 (12): 481-7. [Медлайн].
Hsiao PH, Chiu YN, Tsai WY, et al. Интеллектуальный исход пациентов с врожденным гипотиреозом, обнаруженный при неонатальном скрининге. Дж. Формос Мед Ассо . 2001 января 100 (1): 40-4. [Медлайн].
Hsiao PH, Chiu YN, Tsai WY, et al. Интеллектуальные исходы пациентов с врожденным гипотиреозом, не обнаруженные при скрининге новорожденных. Дж. Формос Мед Ассо . 1999 Июль 98 (7): 512-5. [Медлайн].
Исикава Н., Эгути К., Омори Т. и др. Дефектная организация йодида, вызывающая врожденный зобный гипотиреоз. Дж. Клин Эндокринол Метаб . 1996, январь, 81 (1): 376-83. [Медлайн].
Кемперс М.Дж., ван Троценбург А.С., ван Рейн Р.Р. и др. Нарушение целостности морфологии и функции щитовидной железы у детей, рожденных от матерей с неадекватно пролеченной болезнью Грейвса. Дж. Клин Эндокринол Метаб . 2007. 92: 2984-91. [Медлайн].
Дж. Клин Эндокринол Метаб . 2007. 92: 2984-91. [Медлайн].
Кордонури О., Хартманн Р., Рибель Т., Лизенкоттер К.П. Раннее лечение L-тироксином у детей и подростков с диабетом 1 типа, положительными антителами к щитовидной железе и увеличением щитовидной железы. Детский диабет . 2007. 8: 180-4. [Медлайн].
ЛаФранки С. Врожденный гипотиреоз: этиология, диагностика и лечение. Щитовидная железа . 1999 июл.9 (7): 735-40. [Медлайн].
LaFranchi S. Функция щитовидной железы у недоношенных детей. Щитовидная железа . 1999, 9 (1): 71-8. [Медлайн].
Ломеник Дж. П., Эль-Сайид М., Смит В. Дж. Влияние лечения левотироксином на массу тела и индекс массы тела у детей с приобретенным гипотиреозом. Дж. Педиатр . 2008. 152: 96-100. [Медлайн].
152: 96-100. [Медлайн].
McElduff A, McElduff P, Wiley V. Неонатальный ТТГ, измеренный в программе скрининга врожденного гипотиреоза: влияние способа доставки. Дж. Клин Эндокринол Метаб . 2005. [Medline].
Морреале де Эскобар G, Обрегон MJ, Эскобар дель Рей Ф. Связано ли нейропсихологическое развитие с материнским гипотиреозом или с материнской гипотироксинемией ?. Дж. Клин Эндокринол Метаб . 2000 ноябрь 85 (11): 3975-87. [Медлайн].
Muller AF, Berghout A, Wiersinga WM, Kooy A, Smits JW, Hermus AR. Нарушения функции щитовидной железы — Рекомендации Нидерландской ассоциации внутренних болезней. Нет Дж. Мед . 2008. 66: 134-42. [Медлайн].
Park SM, Chatterjee VK. Генетика врожденного гипотиреоза. Дж. Мед Генет . 2005. 42: 379-389. [Медлайн].
2005. 42: 379-389. [Медлайн].
Rovet JF. Врожденный гипотиреоз: отдаленный исход. Щитовидная железа . 1999 июл.9 (7): 741-8. [Медлайн].
Руис М., Раджатанавин Р., Янг Р.А. и др. Семейная дисальбуминемическая гипертироксинемия: синдром, который можно спутать с тиреотоксикозом. N Engl J Med . 1982. 306: 635-9. [Медлайн].
Саката С., Мацуда М., Огава Т. и др. Распространенность аутоантител к гормонам щитовидной железы у здоровых людей. Клин Эндокринол (Oxf) . 1994 Сентябрь 41 (3): 365-70. [Медлайн].
Sbrocchi AM, Chédeville G, Scuccimarri R, Duffy CM, Krishnamoorthy P. Детский гипотиреоз, проявляющийся полимиозитоподобным синдромом и повышенным креатинином: отчет о трех случаях. Дж. Педиатр Эндокринол Метаб . 2008. 21: 89-92. [Медлайн].
2008. 21: 89-92. [Медлайн].
Скрининг на врожденный гипотиреоз: рекомендация повторного подтверждения Рабочей группы профилактических служб США. Энн Фам Мед . 2008. 6: 166. [Медлайн].
Топалоглу АК. Атиреоз, дисгенез и дисгормоногенез при врожденном гипотиреозе. Педиатр эндокринол Ред. . 2006. 3 Suppl 3: 498-502. [Медлайн].
van der Sluijs Veer L, Kempers MJ, Last BF, Vulsma T, Grootenhuis MA.Качество жизни, этапы развития и самооценка молодых людей с врожденным гипотиреозом, диагностированным при скрининге новорожденных. Дж. Клин Эндокринол Метаб . 2008 6 мая. [Medline].
van Tijn DA, de Vijlder JJ, Verbeeten B Jr. Неонатальное выявление врожденного гипотиреоза центрального происхождения. Дж. Клин Эндокринол Метаб . 2005. 90: 3350-3359. [Медлайн].
2005. 90: 3350-3359. [Медлайн].
Ван Влит Г. Неонатальный гипотиреоз: лечение и исход. Щитовидная железа . 1999 января, 9 (1): 79-84. [Медлайн].
Визи СК, Гийемино С., Штрол К.П., Сандерс М.Х., Баллард Р.Д., Магаланг У. Медикаментозная терапия при обструктивном апноэ во сне: обзор Целевой группы по медицинской терапии обструктивного апноэ во сне Комитета по стандартам практики Американской академии медицины сна. Сон . 2006. 29: 1036-44. [Медлайн].
Vela M, Gamboa S, Loera-Luna A и др. Неонатальный скрининг на врожденный гипотиреоз в Мексике: опыт, препятствия и стратегии. J Средний экран . 1999. 6 (2): 77-9. [Медлайн].
Рабочая группа по неонатальному скринингу Европейского общества педиатрической эндоскопии. Пересмотренное руководство по программам неонатального скрининга первичного врожденного гипотиреоза. Horm Res . 1999. 52 (1): 49-52. [Медлайн].
Horm Res . 1999. 52 (1): 49-52. [Медлайн].
Zamproni I, Grasberger H, Cortinovis F, et al. Двуаллельная инактивация гена двойного фактора созревания оксидазы 2 (DUOXA2) как новая причина врожденного гипотиреоза. Дж. Клин Эндокринол Метаб . 2008. 93: 605-10. [Медлайн].
Преходящий гипотиреоз у новорожденных: лечить или не лечить — Канике
Введение
Врожденный гипотиреоз (ВГ) — это дефицит гормона щитовидной железы, присутствующий при рождении, который подразделяется на постоянные и преходящие формы. Младенцы с постоянным СН страдают стойким дефицитом гормона щитовидной железы и нуждаются в добавках на протяжении всей жизни. Младенцы с преходящим ХГ имеют дефицит гормона щитовидной железы, который является временным и улучшается до нормального уровня гормона щитовидной железы обычно в течение нескольких месяцев (1).Преходящая гипотироксинемия недоношенных (THOP) определяется как дефицит гормона щитовидной железы [низкий тироксин (T4)], сопровождающийся слабым или отсутствующим выбросом ТТГ после рождения у недоношенных детей. Первичный гипотиреоз — это дефицит тироксина из-за функционального или структурного дефекта щитовидной железы. Вторичный гипотиреоз возникает из-за дефицита гормона гипофиза, ТТГ и, как правило, связан с дефицитом других гормонов.
Первичный гипотиреоз — это дефицит тироксина из-за функционального или структурного дефекта щитовидной железы. Вторичный гипотиреоз возникает из-за дефицита гормона гипофиза, ТТГ и, как правило, связан с дефицитом других гормонов.
У большинства новорожденных с CH при рождении клинические признаки отсутствуют или отсутствуют, поэтому невозможно предсказать, кто им подвержен.CH является распространенной предотвратимой причиной умственной отсталости во всем мире. Программы скрининга новорожденных (NBS), разработанные в 1970-х годах для выявления CH, были в значительной степени успешными в диагностике и профилактике умственной отсталости у этих младенцев (2).
Эпидемиология
Распространенность СН различается в зависимости от пороговых значений, используемых для уровней щитовидной железы. Распространенность признанного ВГ увеличилась с 1 из 6 500 до начала скрининга до примерно 1 из 2 000 до 3 000 после скрининга (2).Частота транзиторной ВГ в Северной Америке составляет от 5% до 10% у детей, положительных на СН при массовом скрининге, или 1/50 000. Тем не менее, преходящий CH составлял 40% CH-положительных случаев при массовом скрининге с 1981 по 2002 год во Франции (3), в то время как в исследовании, проведенном Michigan NBS Program, США, от 24% до 36% детей, у которых диагностирован CH Позднее было установлено, что у NBS преходящий гипотиреоз (4).
Тем не менее, преходящий CH составлял 40% CH-положительных случаев при массовом скрининге с 1981 по 2002 год во Франции (3), в то время как в исследовании, проведенном Michigan NBS Program, США, от 24% до 36% детей, у которых диагностирован CH Позднее было установлено, что у NBS преходящий гипотиреоз (4).
Заболеваемость CH зависит от географического региона и расы.Исследование, проведенное Нью-Йоркской программой скрининга с 2000 по 2003 год, показало, что заболеваемость составляет 1: 1601 (5). Заболеваемость была немного выше у латиноамериканских (1: 1559) и азиатских младенцев (1: 1016) по сравнению с белыми (1: 1815) и черными младенцами (1: 1902) (5). Кроме того, заболеваемость была почти вдвое у близнецов (1: 876) по сравнению с одиночками (1: 1765) и даже выше у тройни (1: 575). У недоношенных детей (1: 1396) заболеваемость была выше, чем у доношенных (1: 1843). Более того, заболеваемость была выше у матерей старшего возраста (> 39 лет; 1: 1328), чем у более молодых матерей (<20 лет; 1: 1703) (5).
Обзор программы скрининга в штате Орегон, США, за 7-летний период с 2005 по 2011 год, в котором участвовало 331 688 родов, у 197 детей был диагностирован CH, частота встречаемости 1: 1,684. Программа Oregon NBS основана на методе первичного Т4, рефлекторного ТТГ, при котором первая проба крови собирается в первую неделю жизни, а вторая — примерно на 2–4 неделе жизни у всех младенцев. У младенцев, диагностированных в первом тесте, 83% были постоянными и 17% — преходящими, в то время как у младенцев, диагностированных во втором тесте, 23% были постоянными и 77% — преходящими (6).
В другом исследовании шотландской базы данных по врожденным гипотиреозам за 34 года (с 1980 по 2014 г.) был проведен скрининг 2116 132 новорожденных, из которых 919 младенцев (1: 2300) были направлены с повышением ТТГ: 606 (65,9%) с определенным СН, 18 (2,0%) с вероятным СН, 51 (5,5%) с неопределенным статусом и 211 (23,0%) с кратковременным повышением ТТГ (7).
Зарегистрированная заболеваемость CH в Южной Корее увеличивалась за последнее десятилетие с 1: 5449 новорожденных, протестированных в 2004 г. , до 1: 1231 новорожденных, протестированных в 2012 г.В Корее всего 13 лабораторий проводят NBS ТТГ, а пороговые уровни ТТГ варьируются от 10,0 до 22,5 мМЕ / мл в соответствии с протоколом каждой лаборатории (8). Другое недавнее исследование, проведенное в Корее, показало, что почти у 80% недоношенных детей с ХГ, получавших тироксин в течение 3 лет, впоследствии был диагностирован преходящий гипотиреоз (9). Исследование, проведенное в Иране в течение 7 лет, с 2006 по 2012 гг., Показало распространенность транзиторных СН 1: 628 и постоянных СН 1: 581 (10).
, до 1: 1231 новорожденных, протестированных в 2012 г.В Корее всего 13 лабораторий проводят NBS ТТГ, а пороговые уровни ТТГ варьируются от 10,0 до 22,5 мМЕ / мл в соответствии с протоколом каждой лаборатории (8). Другое недавнее исследование, проведенное в Корее, показало, что почти у 80% недоношенных детей с ХГ, получавших тироксин в течение 3 лет, впоследствии был диагностирован преходящий гипотиреоз (9). Исследование, проведенное в Иране в течение 7 лет, с 2006 по 2012 гг., Показало распространенность транзиторных СН 1: 628 и постоянных СН 1: 581 (10).
Ретроспективное исследование программы NBS в Египте с 2003 по 2011 год показало транзиторный ВГ примерно в 18% положительных случаев ВГ.В рамках программы NBS первоначально было выявлено 248 случаев ВГ, у 204 (82,3%) новорожденных был диагностирован постоянный ВГ (распространенность 1/3 587 живорождений) и у 44 (17,7%) новорожденных был диагностирован преходящий ВГ (распространенность 1/16 667 живорождений) ) (11). Младенцы с трисомией 21 (синдром Дауна) имеют более высокую частоту гипотиреоза, выявляемого программами NBS, так же часто, как новорожденные 1:50, но у них редко бывает преходящий гипотиреоз (12).
Различия между различными программами скрининга можно объяснить разными временными рамками, когда проводились исследования, и тем фактом, что в каждой программе использовались разные диагностические тесты и критерии для диагностики.
Патофизиология преходящего гипотиреоза
Во время беременности щитовидная железа плода начинает концентрировать йод примерно с 10 недель и начинает секретировать Т4 и трийодтиронин (Т3) примерно через 12 недель беременности, которая постепенно увеличивается на протяжении всей беременности. Производство эстрогена и ХГЧ из плаценты значительно модулирует функцию щитовидной железы матери, что приводит к увеличению ТБГ, Т4 и Т3 в кровотоке матери, таким образом увеличивая функцию щитовидной железы ( Рисунок 1 ).Это не оказывает значительного воздействия на растущий плод, поскольку плацента действует как барьер для передачи материнского ТТГ, и большая часть материнского Т4 инактивирована. Щитовидная железа плода развивается независимо от функции щитовидной железы матери, хотя на ранних сроках беременности небольшие количества гормона щитовидной железы матери проникают через плаценту. Плод обычно остается в состоянии анаболизма, когда потребность в гормонах щитовидной железы ограничена. Это обеспечивается инактивацией гормонов щитовидной железы, продуцируемых щитовидной железой плода, путем их преобразования в сульфатированные фрагменты под действием монодейодиназ (MDI), особенно MDI-3, экспрессируемых в плаценте.Созревание оси гипоталамус-гипофиз-щитовидная железа (ГПТ) начинается примерно через 20 недель и завершается только ближе к сроку (13).
Плод обычно остается в состоянии анаболизма, когда потребность в гормонах щитовидной железы ограничена. Это обеспечивается инактивацией гормонов щитовидной железы, продуцируемых щитовидной железой плода, путем их преобразования в сульфатированные фрагменты под действием монодейодиназ (MDI), особенно MDI-3, экспрессируемых в плаценте.Созревание оси гипоталамус-гипофиз-щитовидная железа (ГПТ) начинается примерно через 20 недель и завершается только ближе к сроку (13).
Рис. 1 Отношения гормонов щитовидной железы между плацентой и плодами матери и созревание функции щитовидной железы во время беременности.
Постнатально щитовидная железа новорожденного призвана обеспечивать постоянный запас гормонов щитовидной железы для обеспечения термогенеза и поддержки развития других органов, таких как центральная нервная система.У недоношенных детей с незрелой осью HPT и ограниченной способностью вырабатывать биоактивные гормоны щитовидной железы падение уровня гормонов щитовидной железы обычно наблюдается в возрасте около одной недели (14).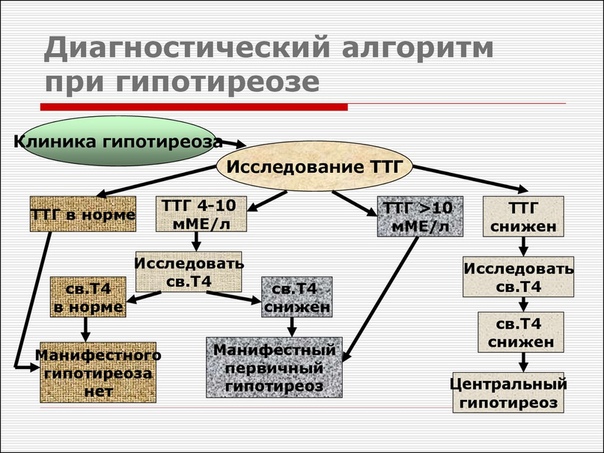 Это снижение преувеличено у больных недоношенных новорожденных, у которых плохо функционирующая ось HPT неспособна производить достаточное количество ТТГ в ответ на низкие T4 и T3, что приводит к относительному дефициту. Эти отношения ответственны за большинство транзиторных ВГ, наблюдаемых у многих новорожденных.
Это снижение преувеличено у больных недоношенных новорожденных, у которых плохо функционирующая ось HPT неспособна производить достаточное количество ТТГ в ответ на низкие T4 и T3, что приводит к относительному дефициту. Эти отношения ответственны за большинство транзиторных ВГ, наблюдаемых у многих новорожденных.
Этиология преходящего CH
Йододефицит
Дефицит йода во всем мире является наиболее частой причиной преходящего ХГ.Это важный элемент для выработки гормонов щитовидной железы, содержащий 59% Т3 и 65% Т4 по весу. Запасы йода у плода и новорожденного существенно зависят от йодного статуса матери во время беременности и от содержания йода в грудном молоке или смесях после родов. Дефицит йода чаще встречается в европейских странах из-за дефицита йода в рационе матери (3,15,16). Недоношенные дети чрезвычайно восприимчивы к эффектам дефицита йода из-за уменьшения запасов йода в щитовидной железе и незрелости оси HPT для производства гормонов щитовидной железы, а также снижения способности превращать Т4 в метаболически активный Т3. Дефицит других элементов, селена и железа может влиять на неврологическое развитие и реакцию щитовидной железы на добавление йода (17). Хотя Северная Америка обычно считается достаточной для йода, недавнее исследование NHANES (Национальное исследование здоровья и питания, 2005–2008 гг.) В США показало, что 57% беременных женщин имели уровень йода в моче менее 150 мкг / л, что предполагает недостаточность йода (18 ).
Дефицит других элементов, селена и железа может влиять на неврологическое развитие и реакцию щитовидной железы на добавление йода (17). Хотя Северная Америка обычно считается достаточной для йода, недавнее исследование NHANES (Национальное исследование здоровья и питания, 2005–2008 гг.) В США показало, что 57% беременных женщин имели уровень йода в моче менее 150 мкг / л, что предполагает недостаточность йода (18 ).
Антитела, блокирующие рецептор тиротропина (TRBAbs)
Они развиваются у женщин с аутоиммунным заболеванием щитовидной железы (Грейвс, хронический лимфоцитарный тиреоидит и приобретенный гипотиреоз, мутации фермента DUOX2).Антитела могут проникать через плаценту и блокировать рецептор ТТГ в щитовидной железе новорожденного. Этот диагноз, наблюдаемый примерно у 1: 180 000 новорожденных, следует учитывать, если более чем у одного ребенка от одной матери есть CH. Транзиторный CH, вызванный TRBAbs, может длиться от 3 до 6 месяцев с момента рождения, поскольку уровень материнских антител падает (19-21).
Внутриутробное воздействие антитиреоидных препаратов
Антитиреоидные препараты, такие как пропилтиоурацил или метимазол, могут проникать через плаценту и вызывать снижение выработки гормонов щитовидной железы у плода, которое сохраняется от нескольких дней до 2 недель с момента рождения.У этих детей могут развиться проблемы с дыхательными путями из-за увеличения щитовидной железы, особенно в тяжелых случаях.
Воздействие йода на плод
Использование амиодарона во время беременности может вызвать преходящий гипотиреоз у новорожденных. Это разрешается примерно в 5-месячном возрасте, но может быть связано с неблагоприятными неврологическими исходами (22,23). Использование матерью антисептических соединений с йодом или воздействие йодсодержащих контрастных веществ может вызвать преходящий CH.Сообщается, что прием чрезмерного количества йода из пищевых добавок во время беременности вызывает преходящий CH (24). Риск гипотиреоза может быть связан с типом и продолжительностью воздействия.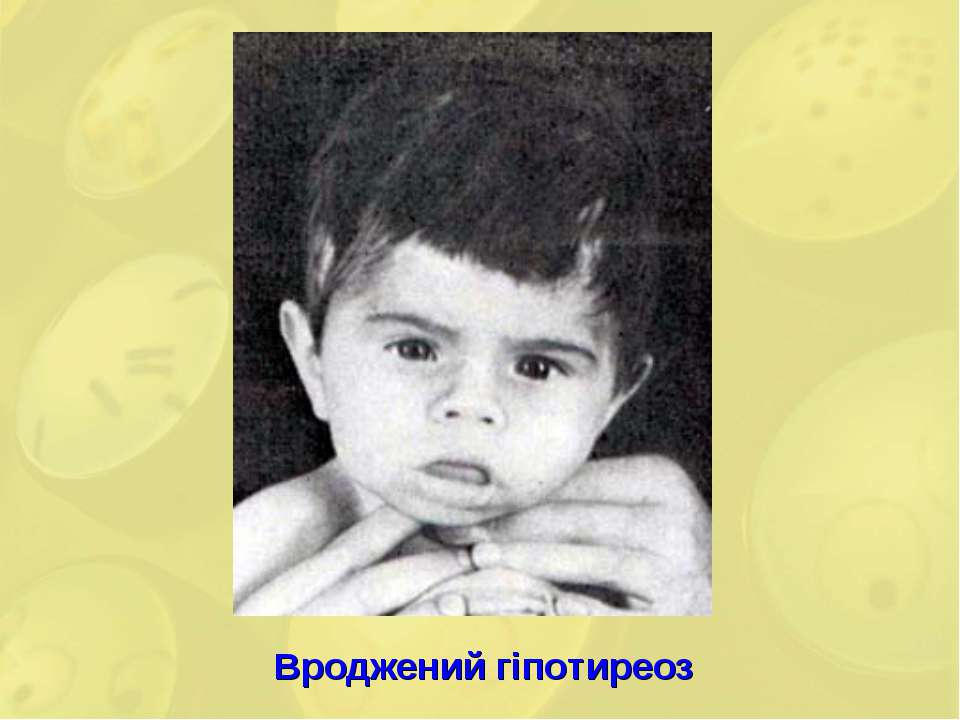 Недавние исследования показали нормальную функцию щитовидной железы у младенцев, матери которых получали йодидный контраст во время беременности (25,26). Амниофетография с йодсодержащим контрастом также индуцирует транзиторную СН (27).
Недавние исследования показали нормальную функцию щитовидной железы у младенцев, матери которых получали йодидный контраст во время беременности (25,26). Амниофетография с йодсодержащим контрастом также индуцирует транзиторную СН (27).
Воздействие йода на новорожденных
Воздействие большого количества йода на новорожденных может вызвать гипотиреоз из-за эффекта Вольфа-Чайкова.Это может происходить особенно у недоношенных детей (28,29) и доношенных детей с врожденными пороками сердца, нуждающихся в катетеризации сердца (30,31). Недоношенные дети получают высокие дозы йода с использованием йодсодержащих антисептиков для линий центрального катетера (PICC), вводимого через пуповину и периферически.
Гемангиомы печени
Врожденные большие гемангиомы печени продуцируют большое количество фермента 3-йодтиронин дейодиназы, вызывая чахоточный гипотиреоз.Уровни ТТГ и обратного Т3 в сыворотке повышены, а уровни Т4 низкие. Для поддержания эутиреоидного состояния необходимы высокие дозы тироксина. Гипотироидизм разрешается при инволюции гемангиомы или хирургическом лечении (32,33).
Для поддержания эутиреоидного состояния необходимы высокие дозы тироксина. Гипотироидизм разрешается при инволюции гемангиомы или хирургическом лечении (32,33).
Мутации с потерей функции в DUOX2 (THOX2) и DUOXA2 вызывают временный CH
Эти гены необходимы для производства перекиси водорода, необходимой пероксидазе щитовидной железы для синтеза гормонов щитовидной железы.Мутация DUOX2 наследуется как аутосомно-рецессивный признак (34-36).
THOP
Недоношенные дети более восприимчивы к преходящему гипотиреозу, и частота THOP увеличивается с уменьшением гестационного возраста (37). Несколько исследований продемонстрировали корреляцию THOP с последующим низким IQ и неврологическими последствиями (37-41). Однако это были обсервационные исследования, которые не установили причинно-следственную связь. Недавнее исследование, проведенное в Нидерландах, не показало никакой связи между THOP и исходами нервного развития в молодом возрасте (42). Эффективность терапии гормонами щитовидной железы также не установлена.
Эффективность терапии гормонами щитовидной железы также не установлена.
Клинические особенности
Классические клинические симптомы и признаки CH обычно отсутствуют в период новорожденности у подавляющего большинства младенцев и проявляются постепенно в течение нескольких недель, даже у младенцев с агенезом щитовидной железы (43). Плацентарный перенос тироксина от матери временно защищает новорожденного. У детей с некоторыми функциональными тканями щитовидной железы клинические проявления могут проявляться через несколько месяцев или лет.CH значительно и независимо связан с уменьшением вариабельности паттернов отслеживания сердечного ритма плода (44).
В тех частях мира, где программы NBS недоступны, у младенцев наблюдаются такие клинические проявления, как вялость, малоподвижность, гипотония, периорбитальный отек, периоральный цианоз, пятнистая кожа, гипотермия, бледность, длительная желтуха, затрудненное кормление, слабый или хриплый плач, запор и т. Д. респираторный дистресс. Из-за микседемы дыхательных путей у некоторых детей может развиться респираторный дистресс с шумным дыханием, заложенностью носа и перемежающимся периоральным цианозом.Длительная физиологическая желтуха после первой недели жизни может быть проявлением гипотиреоза. Первичный гипотиреоз проявляется преимущественно непрямой гипербилирубинемией, тогда как центральный гипотиреоз проявляется как непрямой, так и прямой гипербилирубинемией (45).
Классические признаки СН: относительно узкий лоб, большие передние и задние роднички, вдавленная переносица, опухшие веки, большой язык, толстая, сухая, холодная кожа, длинные густые грубые волосы, брадикардия, гипотензия с узким пульсовым давлением, анемия вздутие живота. , пупочная грыжа и гипорефлексия (45).У некоторых детей с дисгормоногенезом щитовидной железы пальпируется зоб.
Сопутствующие врожденные аномалии
CH ассоциируется с повышенным риском других аномалий, влияющих на сердце, почки, мочевыводящие пути, желудочно-кишечный тракт и скелетную систему (46-48). В популяционном исследовании 1420 младенцев с CH, частота сердечных пороков развития была в четыре раза выше (8,4%), чем в контрольной популяции младенцев (от 1% до 2%) (46).Исследование, проведенное Регистром врожденных пороков развития штата Нью-Йорк (980 детей), показало повышенный риск почечных и урологических аномалий [отношение шансов (OR) 13,2] (47). Мутация потери функции в факторе транскрипции TTF-2 представлена CH, атиреозом и волчьей пастью (48).
НБС
Сто тридцать миллионов младенцев рождаются ежегодно во всем мире, только 37 миллионов младенцев (28,4%) заболевают NBS и около 12 000 младенцев с гипотиреозом выявляются ежегодно.Около 71% младенцев во всем мире рождаются в регионах, где нет установленной программы NBS, несмотря на то, что скрининг существует уже более 50 лет. Это огромная проблема для общественного здравоохранения, поскольку большинство детей с CH во всем мире не выявляются и не лечатся на ранней стадии, что приводит к экономическому бремени умственной отсталости (49). Целью NBS является выявление новорожденных с первичным CH; те программы, которые используют первичный Т4-рефлекс ТТГ или комбинированную стратегию тестов Т4 и ТТГ, потенциально могут выявлять младенцев с вторичным ВГ (оценочная частота около 1:25 000) (49).
Менеджмент
У новорожденных с ненормальными результатами скрининга следует проводить функциональные тесты щитовидной железы, включая ТТГ и свободный Т4. Клиницист должен знать, что в течение первых 6 часов жизни после рождения происходит физиологический всплеск ТТГ, и концентрация ТТГ может оставаться выше 10 мЕд / л в течение первых 24-48 часов жизни. Младенцы, у которых были взяты образцы для скрининга новорожденных до 24 часов жизни и у которых были слегка повышенные значения ТТГ, очень вероятно, что тесты функции щитовидной железы будут нормальными при повторных исследованиях (50).
На рисунках 2 и 3 представлен алгоритм предлагаемого подхода к лечению СН для дифференциации постоянного и преходящего СН. Высокие концентрации ТТГ и низкие концентрации свободного Т4 при анализе сыворотки подтверждают диагноз первичного гипотиреоза. Немедленно показано лечение левотироксином с начальной дозой 10–15 мкг / кг / день. Высокие концентрации ТТГ и нормальные концентрации свободного Т4 или общего Т4 указывают на субклинический гипотиреоз. В случаях с незначительным повышением ТТГ (от 6 до 10 мМЕ / л) внимательно следите, повторяя сывороточные ТТГ и свободный Т4 через неделю.Однако, если уровень ТТГ в сыворотке крови не нормализуется к возрасту от четырех до шести недель, рекомендуется лечение тироксином. Низкие или нормальные концентрации ТТГ и низкие концентрации свободного Т4 указывают на центральный гипотиреоз. Поскольку уровень ТТГ не повышен, эта форма гипотиреоза не обнаруживается программами, которые проводят скрининг только на ТТГ. Этих младенцев следует лечить тироксином.
Рисунок 2 Предлагаемый подход к врожденному и преходящему гипотиреозу.
Рисунок 3 Алгоритм лечения врожденного гипотиреоза и преходящего гипотиреоза.
Младенцы с синдромом эутиреоидной болезни или другими заболеваниями, не относящимися к щитовидной железе, также могут иметь нормальный ТТГ и низкие концентрации свободного Т4 в сыворотке крови. Функция щитовидной железы у недоношенных детей характеризуется снижением реакции ТТГ и Т4 на роды, низким уровнем общего Т4 и ТТГ в сыворотке и различными концентрациями свободного Т4 в течение первых 2–4 послеродовых недель жизни, которая улучшается, когда младенцев корректируют до срока гестации (37 ).
Дополнительное тестирование
Визуализация щитовидной железы (ультразвуковое исследование щитовидной железы или сканирование поглощения радионуклидов)
Эти исследования предоставляют информацию об основной этиологии, т.е.g., дисгенезия щитовидной железы или дисгормоногенез. При преходящем гипотиреозе, вызванном дефицитом йода, визуализация показывает повышенное поглощение радионуклидов в нормально расположенной ткани щитовидной железы. В случаях преходящего ХГ, вызванного материнским TRB-Ab, обычно не наблюдается поглощения радионуклидов при сканировании, но при ультразвуковом исследовании может быть визуализирована нормальная щитовидная железа. При избытке йода поглощение радионуклидов снижается, а при дефиците йода — повышается. Существуют некоторые аргументы относительно соотношения риска и пользы от раннего сканирования щитовидной железы у детей с подозрением на ВГ.
Рентгеновский снимок
Примерно у половины младенцев с первичным гипотиреозом наблюдается замедление созревания костей. Отсутствие эпифизов дистального отдела бедренной кости или проксимального отдела большеберцовой кости у новорожденного свидетельствует о внутриутробном дефиците гормона щитовидной железы.
Аутоантитела щитовидной железы
Используется для диагностики детей, рожденных женщинами с известным аутоиммунным заболеванием щитовидной железы, а также в семьях, где у предыдущего брата или сестры был диагностирован CH.
Концентрация тиреоглобулина в сыворотке
Этот тест полезен для дальнейшего определения причин СН после визуализации щитовидной железы, поскольку он может быть полезен при диагностике субклинического гипотиреоза.
Концентрация йода в моче
Полезен для младенцев, подвергшихся внутриматочному воздействию йода, или в неонатальный период для подтверждения состояния избытка йода.Это также полезно для диагностики младенцев, рожденных в эндемичных районах с дефицитом йода.
Управление переходными процессами CH
Преходящий CH следует лечить, так как есть серьезные долгосрочные последствия для нелеченных младенцев с долгосрочными заболеваниями, а также из-за отсутствия методов визуализации (экспертиза в УЗИ, сканирование T 99 и сканирование I 123 ) и проблемы с их развитием. интерпретации, и не все центры не в состоянии диагностировать причину преходящего ВГ.В большинстве центров также отсутствует доступность генетических тестов, необходимых для дифференциации постоянного и преходящего СН. Стоимость лечения на срок до 3 лет и стоимость контрольных лабораторных исследований минимальны по сравнению с высокой стоимостью ухода за больными младенцами. Подход, ориентированный на популяцию, будет полезен там, где наблюдается более высокая частота аутосомно-рецессивных заболеваний, отсутствие добавок йода или отсутствие дородового ухода и тестирования. Если уровень FT4 низкий или ТТГ остается выше 5 мЕд / л при серийном тестировании в течение первого месяца после рождения, младенцу следует начать прием тироксина до 3-летнего возраста, чтобы защитить развитие мозга.Постоянное повышение уровня ТТГ (старше 4 недель) пагубно сказывается на развитии мозга. Мы не можем подтвердить, был ли случай CH временным или постоянным, до более позднего времени. Таким образом, большинство клиницистов проявляют осторожность и выбирают лечение младенцев с низким уровнем свободного Т4 и воздерживаются от лечения, когда уровень свободного Т4 остается в пределах нормы, периодически повторяя ТТГ и свободный Т4.
Цель терапии — обеспечить нормальный рост и развитие, поддерживая концентрацию общего Т4 или FT4 в сыворотке крови в верхней половине референсного диапазона в младенчестве, при этом ТТГ в сыворотке крови находится в референсном диапазоне (оптимально 0.5–2,0 мЕд / л) (1).
Доказательства отказа от лечения THOP
Кокрановский обзор
не поддерживает профилактическое использование гормонов щитовидной железы у недоношенных детей для снижения неонатальной смертности, неонатальной заболеваемости или улучшения исходов нервного развития (51). Рандомизированное контролируемое испытание добавок тироксина, испытание TIPIT (испытание тироксина у недоношенных детей), нацеленное на чрезвычайно недоношенных детей, проведенное в Великобритании, показало, что добавление LT4 ко всем младенцам до 28 недель беременности не имело видимого влияния на размер мозга.Эти результаты не подтверждают стандартное добавление LT4 для всех детей, родившихся на сроке менее 28 недель (52). Недавнее многоцентровое рандомизированное клиническое исследование, проведенное в Японии, показало, что добавление тироксина детям с ОНМТ с THOP не показало положительного эффекта в возрасте 3 лет (53).
Если постоянный CH не был подтвержден к возрасту 2–3 лет, Европейское общество детской эндокринологии (ESPE) и Американская академия педиатрии (AAP) рекомендуют 30-дневную пробную отмену терапии тироксином (1,54).Если тесты функции щитовидной железы показывают повышенный ТТГ и низкий уровень Т4 в сыворотке или свободный Т4, диагноз постоянного СН подтверждается, и пациенту следует возобновить прием тироксина. Если сывороточный ТТГ и Т4 или свободный Т4 остаются в норме, предполагаемый диагноз — преходящий CH, и пациенту больше не требуется добавка тироксина. Тем не менее, за ними необходимо внимательно следить и контролировать признаки и симптомы гипотиреоза.
Недавние исследования подтвердили, что течение CH является преходящим у многих недоношенных детей, когда прекращение приема тироксина возможно в возрасте до 3 лет (55,56).Недавнее исследование показало, что у младенцев с ХГ, которым требуются более низкие дозы L-тироксина (<3,25 мкг / кг), вероятно, будет транзиторный СН, и поэтому их можно будет повторно обследовать в возрасте 12 или 24 месяцев, а не в 3 года (57). Существует острая необходимость в конкретных рекомендациях относительно последующего наблюдения и повторной оценки преходящего ВГ, особенно у недоношенных детей.
Прогноз
Программы
NBS, которые существовали в течение последних нескольких десятилетий в большинстве развитых стран, привели к ранней диагностике и лечению детей с CH и искоренили серьезные нарушения развития нервной системы, возникающие в результате позднего выявления.Исследования когнитивных функций у детей с ХГ, получавших лечение вскоре после рождения, показали, что у большинства из них может быть достигнуто нормальное развитие, хотя у некоторых могут быть незначительные нейрокогнитивные нарушения (2). Основным фактором, определяющим исход нервного развития, является время начала приема тироксина. Обзор ряда исследований, сравнивающих добавление тироксина в более ранние периоды времени (12–30 дней жизни) и более поздние периоды времени (> 30 дней жизни), показал, что младенцам, получавшим ранее лечение, было около 15 лет.На 7 баллов IQ выше (58).
Выводы
Мы представили доказательства того, следует ли лечить или не лечить преходящий гипотиреоз, особенно у недоношенных детей. Наши текущие AAP и европейские рекомендации не предназначены для недоношенных детей с CH; но в соответствии с действующими рекомендациями большинство недоношенных детей, у которых гипотиреоз, скорее всего, преходящий, лечатся в течение 3 лет. Особые рекомендации по диагностике, лечению и последующему наблюдению при преходящем гипотиреозе крайне необходимы.
Приложение
Рекомендации Европейского общества детской эндокринологии по лечению врожденного гипотиреоза (54):
- Ввести во всем мире скрининг новорожденных на ВГ с первоначальным приоритетом для выявления всех форм СН: легкой, средней и тяжелой. Наиболее чувствительным тестом для определения первичного ХГ является определение ТТГ. Второй скрининг следует рассматривать для младенцев с низкой массой тела при рождении (НМТ) и очень низкой массы тела при рождении (ОНМТ), больных и недоношенных новорожденных, поступающих в отделения интенсивной терапии новорожденных (ОИТН).
- Если ТТГ в капиллярах при скрининге новорожденных составляет ≥40 мЕд / л цельной крови, рекомендуется начать лечение, как только удастся получить хороший образец венозной крови, не дожидаясь результатов анализа венозной крови. Если концентрация ТТГ в капиллярах <40 мЕд / л цельной крови, врач может дождаться результатов венозного TFT при условии, что эти результаты будут доступны на следующий день.
- Если концентрация свободного в венах T4 (FT4) ниже нормы для возраста, лечение следует начинать немедленно.Если венозная концентрация ТТГ> 20 мЕд / л, лечение следует начинать, даже если концентрация FT4 в норме.
- Если концентрация ТТГ в венах составляет от 6 до 20 мЕд / л по истечении 21 дня у здорового ребенка с концентрацией FT4 в пределах нормы для возраста, мы предлагаем (I) исследование, которое должно включать диагностическую визуализацию для окончательного диагноза; (II) рассмотреть возможность обсуждения с семьей либо немедленного начала приема тироксина, либо повторного тестирования после лечения на более позднем этапе; или отказ от лечения, но повторное тестирование через 2 недели.
- Рентгеновский снимок коленного сустава для оценки степени внутриутробного гипотиреоза по наличию или отсутствию бедренного и большеберцового эпифизов у доношенных детей. Визуализация щитовидной железы никогда не должна откладывать начало лечения.
- L-тироксин (L-T4) рекомендуется в качестве препарата выбора для лечения CH. Лечение тироксином следует начинать как можно скорее, но не позднее, чем через 2 недели после рождения или сразу после подтверждающих результатов анализа сыворотки у младенцев, у которых CH выявляется с помощью второго стандартного скринингового теста.Следует назначать начальную дозу L-T4 10–15 мкг / кг в день. Младенцы с тяжелым заболеванием, определяемым очень низкой концентрацией TT 4 или FT4 перед лечением, должны получать самую высокую начальную дозу.
- L-T4 следует вводить перорально; Если необходимо внутривенное лечение, доза не должна превышать 80% от пероральной. Концентрации FT4 (или TT4) и ТТГ в сыворотке следует определять не позднее, чем через 4 часа после последнего введения L-T4. Концентрация ТТГ должна поддерживаться в пределах возрастного референсного диапазона; Концентрацию TT4 или FT4 следует поддерживать в верхней половине возрастного референсного диапазона.Любое снижение дозы L-T4 не должно основываться на однократном повышении уровня FT4 во время лечения.
- Первое контрольное обследование должно быть проведено через 1-2 недели после начала лечения L-T4. Последующая оценка должна проводиться каждые 2 недели до полной нормализации концентрации ТТГ; затем каждые 1-3 месяца до достижения возраста 12 месяцев. В возрасте от 1 до 3 лет дети должны проходить клинические и лабораторные обследования каждые 2–4 месяца.После этого оценку следует проводить каждые 3–12 месяцев до завершения роста. Если соответствие ставится под сомнение или получены аномальные значения, следует проводить более частые оценки.
- Повторная оценка оси щитовидной железы показана, когда диагностическая оценка не проводилась в младенчестве, и особенно когда ребенок был недоношенным / болен на момент направления. Для точного диагноза лечение L-T4 следует постепенно прекратить в течение 4-6 недель, и следует провести полную переоценку с биохимическим тестированием и визуализацией щитовидной железы, если гипотиреоз подтвердится.
- Если оценивается наличие или отсутствие постоянного СН, уменьшите дозу L-T4 на 30% в течение 2–3 недель, а затем повторно проверьте функцию щитовидной железы. Если демонстрируется повышение концентрации ТТГ до ≥10 мЕд / л, подтверждается постоянный CH. В противном случае доза может быть снижена еще раз, с повторным тестированием еще через 2–3 недели.
- Психомоторное развитие и успеваемость в школе следует контролировать у всех детей с CH.Персонализированный учебный план необходим, если на успеваемость в школе влияет тяжелый CH. Дефицит памяти можно исправить с помощью целевых тренировок. Повторные проверки слуха следует проводить до школьного возраста и по мере необходимости. Рекомендуется экран для проблем с визуальной обработкой и задержки речи.
- Генетическое консультирование должно включать объяснение риска рецидива СН в пострадавшей семье на основании семейного анамнеза и морфологии щитовидной железы.Любую синдромную ассоциацию следует изучать генетически. Наличие семейных случаев дисгенезии у братьев и сестер или родителей должно привести к поиску мутаций рецептора ТТГ или PAX8 и мутаций соответственно.
- Антенатальная диагностика рекомендуется, когда зоб случайно обнаружен во время ультразвукового исследования плода, с семейным анамнезом дисгормоногенеза и с известными дефектами генов, участвующих в функции или развитии щитовидной железы. Терапевтическое лечение пораженного плода должно соответствовать законам соответствующей страны.Только мультидисциплинарные группы специалистов должны выполнять такие вмешательства, как внутриамниотическая инъекция L-T4.
Благодарности
Нет.
Конфликт интересов: Авторы не заявляют о конфликте интересов.
Список литературы
- Американская педиатрическая академия.Роуз С.Р., Отдел эндокринологии и Комитет по генетике и др. Обновление результатов обследования новорожденных и терапии врожденного гипотиреоза. Педиатрия 2006; 117: 2290-303. [Crossref] [PubMed]
- Grosse SD, Van Vliet G. Профилактика умственной отсталости посредством скрининга на врожденный гипотиреоз: в какой степени и на каком уровне? Arch Dis Child 2011; 96: 374-9. [Crossref] [PubMed]
- Гаудино Р., Гарель С., Чернихов П. и др. Доля различных типов заболеваний щитовидной железы среди новорожденных с врожденным гипотиреозом и нормально расположенной железой: региональное когортное исследование.Clin Endocrinol (Oxf) 2005; 62: 444-8. [Crossref] [PubMed]
- Korzeniewski SJ, Grigorescu V, Kleyn M, et al. Транзиторный гипотиреоз при 3-летнем наблюдении среди случаев врожденного гипотиреоза, выявленных при скрининге новорожденных. Журнал Педиатр 2013; 162: 177-82. [Crossref] [PubMed]
- Харрис КБ, Пасс КА. Рост врожденного гипотиреоза в штате Нью-Йорк и США. Мол Генет Метаб 2007; 91: 268-77. [Crossref] [PubMed]
- Ford GA, Denniston S, Sesser D и др.Преходящий врожденный гипотиреоз в сравнении с постоянным врожденным гипотиреозом у младенцев в возрасте 3 лет, выявленных при первом и втором скрининговом тесте новорожденных в Орегоне, США. Horm Res Paediatr 2016; 86: 169-77. [Crossref] [PubMed]
- Mansour C, Ouarezki Y, Jones J, et al. Тенденции в шотландской программе скрининга новорожденных на врожденный гипотиреоз 1980–2014 гг .: стратегии снижения возраста на момент уведомления после первоначального и повторного отбора проб. Arch Dis Child 2017; 102: 936-41. [Crossref] [PubMed]
- Кан MJ, Chung HR, Oh YJ, et al.Трехлетнее наблюдение за детьми с аномальными результатами скрининга новорожденных на врожденный гипотиреоз. Педиатр Неонатол 2017; 58: 442-8. [Crossref] [PubMed]
- Chung ML. Заболеваемость и фактор риска стойкого гипотиреоза у недоношенных детей. Журнал Neonatal Biol 2017; 6: 2. [Crossref]
- Дорре Ф., Чайджан П. Я., Джавахери Дж. И др. Эпидемиология врожденного гипотиреоза в провинции Маркази, Иран. J Clin Res Pediatr Endocrinol 2014; 6: 105-10.[Crossref] [PubMed]
- Бехит О.Е., Юсеф Р.М. Постоянный и преходящий врожденный гипотиреоз в Файюме, Египет: описательное ретроспективное исследование. PLoS One 2013; 8: e68048. [Crossref] [PubMed]
- Бас В.Н., Озгелен С, Цетинкая С и др. Заболевания, сопровождающие врожденный гипотиреоз. J Pediatr Endocrinol Metab 2014; 27: 485-9. [Crossref] [PubMed]
- Полин Р.А., Фокс В.В., Абман Ш. Фетальная и неонатальная физиология.Четвертый выпуск. Филадельфия: Эльзевьер Сондерс, 2011.
- Mercado M, Yu VY, Francis I, et al. Функция щитовидной железы у очень недоношенных детей. Ранний Hum Dev 1988; 16: 131-41. [Crossref] [PubMed]
- Delange F, Dalhem A, Bourdoux P, et al. Повышенный риск первичного гипотиреоза у недоношенных детей. J Pediatr 1984; 105: 462-9. [Crossref] [PubMed]
- Деланж Ф. Неонатальный скрининг врожденного гипотиреоза: результаты и перспективы.Horm Res 1997; 48: 51-61. [Crossref] [PubMed]
- Delange F, Burgi H, Chen ZP и др. Мировой статус мониторинга программ борьбы с йододефицитными расстройствами. Thyroid 2002; 12: 915-24. [Crossref] [PubMed]
- Caldwell KL, Makhmudov A, Ely E, et al. Йодный статус населения США, Национальное обследование здоровья и питания, 2005-2006 и 2007-2008 гг. Щитовидная железа 2011; 21: 419-27. [Crossref] [PubMed]
- Zakarija M, McKenzie JM, Eidson MS.Преходящий неонатальный гипотиреоз: характеристика материнских антител к рецептору тиреотропина. J. Clin Endocrinol Metab 1990; 70: 1239-46. [Crossref] [PubMed]
- Brown RS, Bellisario RL, Mitchell E, et al. Обнаружение ингибирующей активности связывания тиреотропина в пятнах крови новорожденных. J. Clin Endocrinol Metab 1993; 77: 1005-8. [PubMed]
- Pacaud D, Huot C, Gattereau A, et al. Результат у трех братьев и сестер с опосредованным антителами преходящим врожденным гипотиреозом.J Pediatr 1995; 127: 275-7. [Crossref] [PubMed]
- Bartalena L, Bogazzi F, Braverman LE и др. Влияние амиодарона во время беременности на функцию щитовидной железы новорожденных и последующее развитие нервной системы. Дж. Эндокринол Инвест 2001; 24: 116-30. [Crossref] [PubMed]
- Ломеник JP, Джексон WA, Backeljauw PF. Неонатальный гипотиреоз, вызванный амиодароном: уникальная форма преходящего гипотиреоза с ранним началом. J. Perinatol 2004; 24: 397-9. [Crossref] [PubMed]
- Коннелли К.Дж., Бостон Б.А., Пирс Е.Н. и др.Врожденный гипотиреоз, вызванный чрезмерным пренатальным приемом йода матерью. Журнал Педиатр 2012; 161: 760-2. [Crossref] [PubMed]
- Этвелл Т.Д., Лтейф А.Н., Браун Д.Л. и др. Функция щитовидной железы новорожденных после внутривенного введения йодсодержащего контрастного вещества 21 беременной пациентке. AJR Am J Roentgenol 2008; 191: 268-71. [Crossref] [PubMed]
- Bourjeily G, Chalhoub M, Phornphutkul C, et al. Функция щитовидной железы новорожденных: эффект однократного воздействия йодсодержащей контрастной среды в утробе матери.Радиология 2010; 256: 744-50. [Crossref] [PubMed]
- Rodesch F, Camus M, Ermans AM, et al. Неблагоприятное влияние амниофетографии на функцию щитовидной железы плода. Am J Obstet Gynecol 1976; 126: 723-6. [Crossref] [PubMed]
- Линдер Н., Давидович Н., Райхман Б. и др. Актуальные йодсодержащие антисептики и субклинический гипотиреоз у недоношенных детей. J Pediatr 1997; 131: 434-9. [Crossref] [PubMed]
- Aitken J, Уильямс, Флорида.Систематический обзор дисфункции щитовидной железы у недоношенных новорожденных, подвергшихся местному воздействию йода. Arch Dis Child Fetal Neonatal Ed 2014; 99: F21-8. [Crossref] [PubMed]
- Thaker VV, Leung AM, Braverman LE, et al. Йод-индуцированный гипотиреоз у доношенных детей с врожденными пороками сердца: чаще, чем принято считать? J Clin Endocrinol Metab 2014; 99: 3521-6. [Crossref] [PubMed]
- Линдер Н., Села Б., Герман Б. и др. Йод и гипотиреоз у новорожденных с врожденными пороками сердца.Arch Dis Child Fetal Neonatal Ed 1997; 77: F239-40. [Crossref] [PubMed]
- Хуанг С.А., Ту Х.М., Харни Дж. В. и др. Тяжелый гипотиреоз, вызванный йодтирониндейодиназой 3 типа, при инфантильных гемангиомах. N Engl J Med 2000; 343: 185-9. [Crossref] [PubMed]
- Mouat F., Evans HM, Cutfield WS и др. Массивная гемангиоэндотелиома печени и чахоточный гипотиреоз. J Pediatr Endocrinol Metab 2008; 21: 701-3. [Crossref] [PubMed]
- Морено Дж. К., Биккер Х., Кемперс М. Дж. И др.Инактивирующие мутации в гене тироидоксидазы 2 (THOX2) и врожденный гипотиреоз. N Engl J Med 2002; 347: 95-102. [Crossref] [PubMed]
- Zamproni I, Grasberger H, Cortinovis F, et al. Двуаллельная инактивация гена двойного фактора созревания оксидазы 2 (DUOXA2) как новая причина врожденного гипотиреоза. J Clin Endocrinol Metab 2008; 93: 605-10. [Crossref] [PubMed]
- Маруо Ю., Такахаши Х., Соеда И. и др. Преходящий врожденный гипотиреоз, вызванный двуаллельными мутациями гена двойной оксидазы 2 у японских пациентов, выявленных программой неонатального скрининга.J. Clin Endocrinol Metab 2008; 93: 4261-7. [Crossref] [PubMed]
- Фишер Д.А. Функция и дисфункция щитовидной железы у недоношенных детей. Pediatr Endocrinol Rev 2007; 4: 317-28. [PubMed]
- Фишер Д.А. Незрелость тироидной системы у недоношенных детей с очень низкой массой тела при рождении. Семин Перинатол 2008; 32: 387-97. [Crossref] [PubMed]
- Meijer WJ, Verloove-Vanhorick SP, Brand R, et al. Преходящая гипотироксинемия, связанная с задержкой развития у очень недоношенных детей.Arch Dis Child 1992; 67: 944-7. [Crossref] [PubMed]
- Den Ouden AL, Kok JH, Verkerk PH, et al. Связь между уровнями неонатального тироксина и исходом нервного развития в возрасте 5 и 9 лет в национальной когорте очень недоношенных и / или очень маловесных новорожденных. Pediatr Res 1996; 39: 142-5. [Crossref] [PubMed]
- Reuss ML, Paneth N, Pinto-Martin JA, et al. Связь преходящей гипотироксинемии у недоношенных детей с неврологическим развитием в двухлетнем возрасте.N Engl J Med 1996; 334: 821-7. [Crossref] [PubMed]
- Hollanders JJ, Israels J, van der Pal SM, et al. Отсутствует связь между преходящей гипотироксинемией недоношенных и исходом нервного развития в молодом возрасте. J Clin Endocrinol Metab 2015; 100: 4648-53. [Crossref] [PubMed]
- Алм Дж., Хагенфельдт Л., Ларссон А. и др. Заболеваемость врожденным гипотиреозом: ретроспективное исследование неонатального лабораторного скрининга в сравнении с клиническими симптомами как индикаторами, ведущими к постановке диагноза.Br Med J (Clin Res Ed) 1984; 289: 1171-5. [Crossref] [PubMed]
- Shoham I, Aricha-Tamir B, Weintraub AY, et al. Паттерны отслеживания сердечного ритма плода, связанные с врожденным гипотиреозом. Am J Obstet Gynecol 2009; 201: 48. е1-4.
- LaFranchi SH, Murphey WH, Foley TP Jr, et al. Неонатальный гипотиреоз, обнаруженный Северо-западной региональной программой скрининга. Педиатрия 1979; 63: 180-91. [PubMed]
- Olivieri A, Stazi MA, Mastroiacovo P, et al.Популяционное исследование частоты дополнительных врожденных пороков развития у младенцев с врожденным гипотиреозом: данные Итальянского регистра врожденного гипотиреоза (1991–1998). J. Clin Endocrinol Metab 2002; 87: 557-62. [PubMed]
- Кумар Дж., Гордилло Р., Каскель Ф. Дж. И др. Повышенная распространенность аномалий почек и мочевыводящих путей у детей с врожденным гипотиреозом. Журнал Педиатр 2009; 154: 263-6. [Crossref] [PubMed]
- Castanet M, Park SM, Smith A и др.Новая мутация потери функции в TTF-2 связана с врожденным гипотиреозом, агенезом щитовидной железы и волчьей пастью. Hum Mol Genet 2002; 11: 2051-9. [Crossref] [PubMed]
- Ford G, LaFranchi SH. Скрининг на врожденный гипотиреоз: взгляд на стратегии во всем мире. Лучшая практика Res Clin Endocrinol Metab 2014; 28: 175-87. [Crossref] [PubMed]
- Slaughter JL, Meinzen-Derr J, Rose SR, et al. Влияние гестационного возраста и веса при рождении на показатели ложноположительных результатов скрининга новорожденных.Педиатрия 2010; 126: 910-6. [Crossref] [PubMed]
- Осборн Д.А., Хант РВ. Профилактические послеродовые гормоны щитовидной железы для профилактики заболеваемости и смертности недоношенных детей. Кокрановская база данных Syst Rev 2007. CD005948. [PubMed]
- Ng SM, Turner MA, Gamble C, et al. Пояснительное рандомизированное плацебо-контролируемое исследование приема левотироксина детям, родившимся <28 недель беременности: результаты исследования TIPIT. Испытания 2013; 14: 211. [Crossref] [PubMed]
- Учияма А., Кусима Р., Ватанабе Т. и др.Влияние добавок L-тироксина на младенцев с очень низкой массой тела при рождении с преходящей гипотироксинемией недоношенных в возрасте 3 лет. J Perinatol 2017; 37: 602-5. [Crossref] [PubMed]
- Leger J, Olivieri A, Donaldson M, et al. Консенсусные рекомендации Европейского общества детской эндокринологии по скринингу, диагностике и лечению врожденного гипотиреоза. Horm Res Paediatr 2014; 81: 80-103. [Crossref] [PubMed]
- Лим Г., Ли Ю.К., Хан Х.С.Раннее прекращение терапии тироксином возможно у большинства детей с очень низкой массой тела при рождении с гипотиреозом, обнаруженным при скрининге. Acta Paediatr 2014; 103: e123-9. [Crossref] [PubMed]
- Jung JM, Jin HY, Chung ML. Возможность раннего прекращения лечения гормонами щитовидной железы у младенцев с очень низкой массой тела при рождении, подверженных риску преходящего или постоянного врожденного гипотиреоза.


 Зубы режутся с опозданием. Ребенок не проявляет интереса к игрушкам и прогулкам, происходит задержка речевого развития.
Зубы режутся с опозданием. Ребенок не проявляет интереса к игрушкам и прогулкам, происходит задержка речевого развития.
