Деформация грудной клетки у ребенка или взрослого: как исправить, лечение, виды
Под деформацией грудной клетки понимают изменение формы и размера грудной клетки. Она может быть врожденной и приобретенной, но всегда оказывает отрицательное влияние на внутренние органы. Деформированная грудь является достаточно распространенной проблемой в наше время и встречается у 1-2-х человек на тысячу.
Виды и классификация
Существует 2 основных типа деформаций груди: врожденные (диспластические) и приобретенные. Последние могут быть следствием травм, воспалительных патологий и хирургических вмешательств на сердце, легких и других органах грудной полости. Иногда искажение формы груди вызывает торакопластика (удаление одного или нескольких ребер) в связи с какой-либо врожденной деформацией.
Приобретенная деформация грудной клетки может развиваться после перенесенных гнойных болезней органов грудной полости или стенки – например, гнойного плеврита, кавернозного туберкулеза, остеомиелита, рахита и пр..jpg) На стороне поражения в этом случае окружность грудной клетки сильно уменьшается, а межреберные промежутки сужаются. В результате искривляется позвоночник в грудном отделе.
На стороне поражения в этом случае окружность грудной клетки сильно уменьшается, а межреберные промежутки сужаются. В результате искривляется позвоночник в грудном отделе.
Стоит отметить, что подобные деформации, возникающие на фоне инфекционно-воспалительных процессов, встречаются чрезвычайно редко. Это объясняется, во-первых, своевременным выявлением опасных заболеваний, во-вторых, эффективностью современной антибактериальной терапии.
Посттравматические деформации возможны после переломов ребер, тела либо рукоятки грудины. В детском возрасте такие повреждения довольно легко корректируются в силу мягкости и мобильности скелета, чего нельзя сказать о взрослых.
У маленьких детей причиной развития деформации может быть рахит, возникающий во время интенсивного роста. Это заболевание сопровождается расстройством костеобразования и недостаточной минерализацией костей из-за нехватки кальция. При рахите грудная клетка расширяется в передне-заднем размере, ее нижний край втягивается, а тело и мечевидный отросток грудины выдвигаются вперед, напоминая киль. Поэтому такая деформация называется килевидной.
Поэтому такая деформация называется килевидной.
Ладьевидное вдавление – это еще один тип деформации грудины, возникающий очень редко. Его причиной является болезнь сирингомиелия, которая затрагивает спинной мозг. Кости утрачивают свою жесткость и искривляются в верхней и средней части груди.
Приобретенная деформация грудной клетки у подростков может быть следствием искривления позвоночника – сколиоза. У взрослых конфигурация груди способна изменяться при легочной эмфиземе: из-за расширения в передне-заднем направлении грудная клетка приобретает бочкообразную форму.
Среди врожденных деформаций грудной клетки наиболее часто встречается воронкообразная деформация, несколько реже – килевидная. К редким типам деформаций относится синдром Поланда и синдром Жена, а также дефекты грудины, связанные с нетипичным расположением сердца.
Читайте также:
Врожденная деформация грудной клетки у ребенка (ВДГК)
При врожденных деформациях меняется форма передней поверхности груди, наблюдается недоразвитие грудины, ребер или мышц.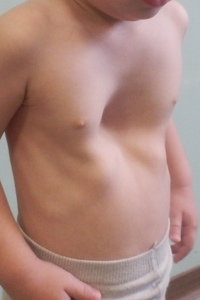 Зачастую некоторые ребра могут вовсе отсутствовать. В подавляющем большинстве случаев (более 90% от всех грудных деформаций) диагностируется искривление груди по типу воронки.
Зачастую некоторые ребра могут вовсе отсутствовать. В подавляющем большинстве случаев (более 90% от всех грудных деформаций) диагностируется искривление груди по типу воронки.
Воронкообразная грудная клетка представляет собой западение передних отделов грудины внутрь. Точная причина появления данного дефекта не установлена. Однако нет сомнений в его генетическом происхождении, что подтверждается наличием такой же патологии у близких родственников пациентов. Кроме того, очень часто воронкообразной деформации сопутствуют и другие пороки развития.
Непосредственной причиной является дисплазия хрящевой и соединительной ткани, которая может проявляться не только до рождения ребенка, но и в процессе его дальнейшего роста. С возрастом патология нередко прогрессирует и приводит к негативным последствиям:
- искривлению позвоночника;
- сокращению объема грудной полости;
- смещению сердца;
- нарушению работы внутренних органов.
Врожденная воронкообразная деформация (грудь сапожника) встречается преимущественно у новорожденных младенцев мужского пола
Существует 3 степени воронкообразной деформации.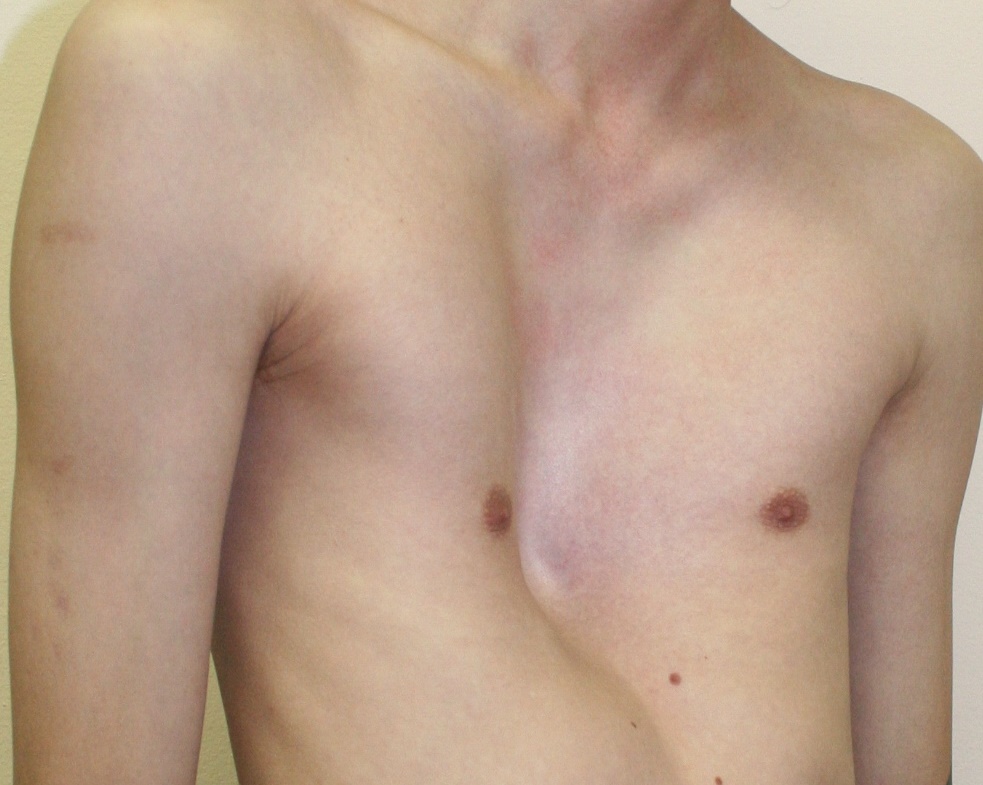 Чтобы их определить, необходимо измерить величину впадины. Если она меньше 2 см – это 1 степень, при которой сердце не смещено.
Чтобы их определить, необходимо измерить величину впадины. Если она меньше 2 см – это 1 степень, при которой сердце не смещено.
При размере воронки от 2 до 4-х см говорят о 2 степени деформации, сдвиг сердца в этом случае составляет не больше 3-х см. Последняя 3 степень характеризуется глубиной воронки свыше 4-х см и смещением сердца более чем на 3 см.
У новорожденных и детей до года воронкообразная деформация почти незаметна. Единственным признаком аномалии является так называемый парадокс вдоха – усиление западения грудины и ребер при вдохе.
Однако постепенно искривление прогрессирует, достигая своего максимума к трем годам. У детей отмечается отставание в физическом развитии, нарушение работы вегетативной нервной системы и частые простуды. В дальнейшем глубина воронки все больше увеличивается и может достигать размера 7-8 см.
Килевидная деформация встречается в 10 раз реже, чем воронкообразная, и характеризуется чрезмерным разрастанием реберных хрящей, как правило, 5-6 ребер. Грудь выдается вперед посередине и становится похожей на лодочный киль.
Грудь выдается вперед посередине и становится похожей на лодочный киль.
По мере роста ребенка форма грудины все больше искажается и представляет собой существенный косметический дефект. Со стороны может показаться, что грудь находится в состоянии постоянного вдоха.
Стоит отметить, что при килевидной деформации позвоночник и органы грудной клетки практически не страдают. Сердце принимает форму капли – его продольная ось сильно увеличивается в сравнении с поперечной.
Основными жалобами пациентов являются одышка, быстрая утомляемость, сильное сердцебиение при физических нагрузках.
Деформация грудной клетки у подростков
Изменение формы груди у подростков родители замечают чаще всего случайно. Без видимой причины в центре груди вдруг появляется углубление, или, напротив, кости начинают выпирать. Чаще всего это происходит в возрасте 11-15 лет, когда ребенок интенсивно растет.
Особенно яркие симптомы имеет воронкообразная деформация: грудная клетка уплощается, края ребер приподнимаются, плечи опускаются, а живот выпячивается. Вследствие деформирования костей позвоночник искривляется в передне-заднем (кифоз) или боковом направлениях (сколиоз).
Вследствие деформирования костей позвоночник искривляется в передне-заднем (кифоз) или боковом направлениях (сколиоз).
Килевидная деформация выглядит как выбухание нижней части грудины наружу, а краев ребер – внутрь. Выраженное искривление устраняется исключительно оперативным путем
Во время глубокого вдоха передний отдел грудной клетки еще сильнее западает (парадокс вдоха), и отмечается ряд типичных признаков:
- низкая масса тела, не соответствующая возрастной норме;
- учащенное сердцебиение и боли в области сердца;
- повышенная потливость и артериальное давление;
- бледность кожных покровов;
- низкая физическая выносливость;
- частые бронхиты.
Деформация грудины у школьников доставляет не только физические неудобства и недомогания, но и негативно влияет на неокрепшую психику. Подростки осознают свой физический дефект и стесняются его, стараются всеми силами скрыть.
Как исправить деформацию грудной клетки
Лечением деформаций грудной клетки занимаются хирурги, ортопеды и травматологи. На выбор методики влияют 2 фактора: причина и стадия искривления. Если нет сдавления внутренних органов и патологический процесс выявлен на ранней стадии, возможен консервативный подход.
На выбор методики влияют 2 фактора: причина и стадия искривления. Если нет сдавления внутренних органов и патологический процесс выявлен на ранней стадии, возможен консервативный подход.
Терапевтические методики могут включать применение вакуумного колокола, гелевые инъекции, ЛФК и массаж. Каждый из этих способов имеет свои ограничения и не всегда гарантирует стойкий эффект.
Vacuum bell – вакуумный колокол – с успехом применяется как у детей, так и у взрослых (при небольших деформациях)
Лечить килевидную деформацию можно с помощью специального корсета, но только на ранних стадиях. Ношение ортопедического ортеза оправдано у детей: организм ребенка достаточно быстро приспосабливается к внешним воздействиям.
Важно: недостатком ортопедических корректирующих приспособлений является то, что их нельзя долго носить. Подобные конструкции весьма громоздкие и тяжелые.
Операция
Хирургическое исправление воронкообразной деформации включает около 50 вариантов, которые отличаются способом стабилизации. Операции могут проводиться с внешними, внутренними фиксаторами или без них. Существуют также методики переворота грудины на 180° – например, свободный переворот грудино-реберного комплекса или переворот на мышечной ножке с сохранением сосудистого пучка. При неглубоких углублениях 1-2 степени используются искусственные имплантаты.
Операции могут проводиться с внешними, внутренними фиксаторами или без них. Существуют также методики переворота грудины на 180° – например, свободный переворот грудино-реберного комплекса или переворот на мышечной ножке с сохранением сосудистого пучка. При неглубоких углублениях 1-2 степени используются искусственные имплантаты.
Самым перспективным направлением хирургии в настоящее время считаются операции, в ходе которых устанавливаются специальные пластины внутри тела пациента. Такие вмешательства наименее травматичны и достаточно легко переносятся, а также позволяют максимально сократить сроки реабилитации.
Выбор метода осуществляется с учетом многих параметров, но в первую очередь зависит от степени деформации и ее влияния на работу внутренних органов. Задача значительно облегчается, если дефект носит сугубо косметический характер, не создающий дополнительных проблем.
В последние годы активно разрабатывается и внедряется в клиническую практику операция с использованием минимуверов – магнитов.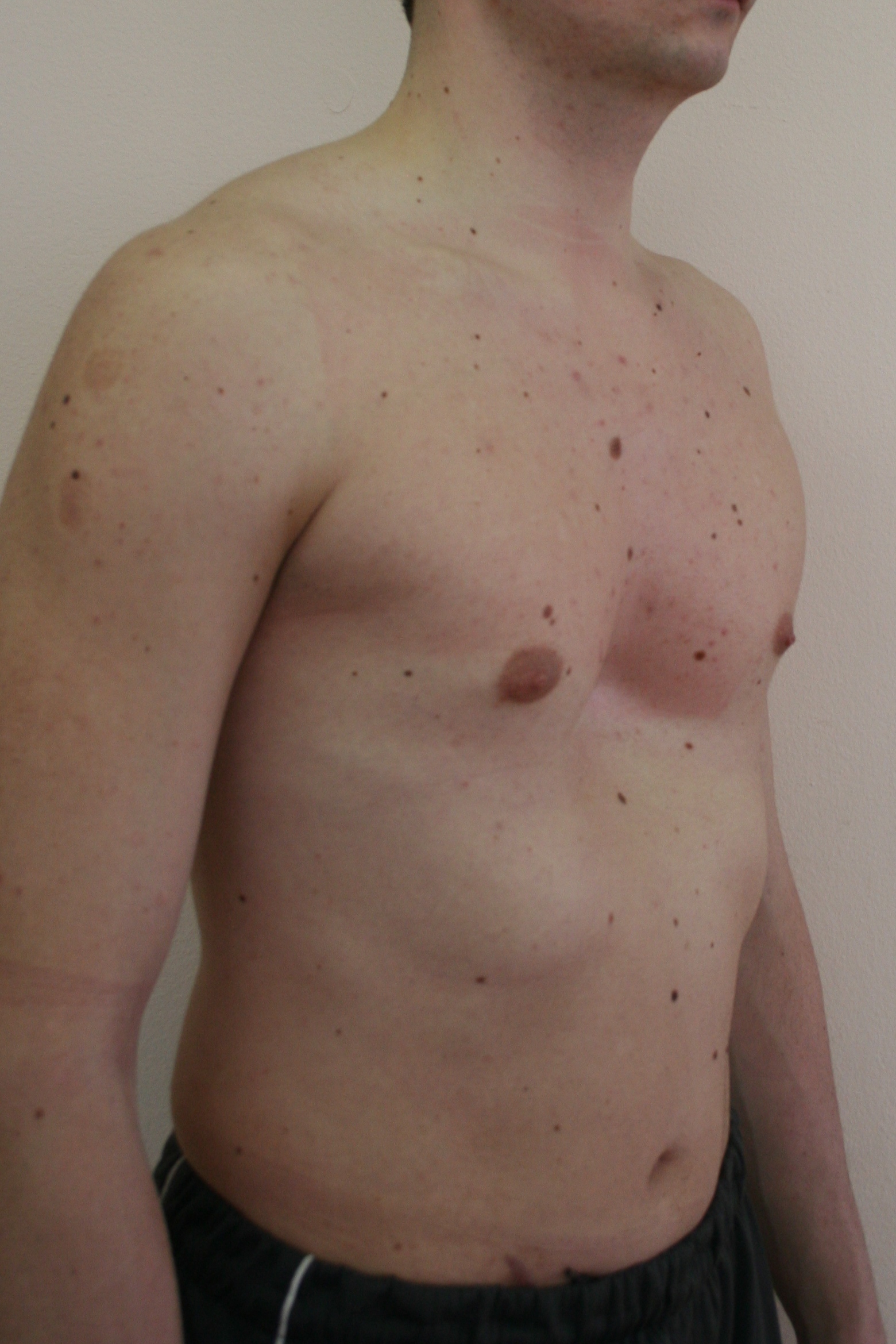 Один магнит устанавливается в грудной клетке пациента, а второй вшит в специальный пояс. Исправление дефекта занимает в среднем около двух лет
Один магнит устанавливается в грудной клетке пациента, а второй вшит в специальный пояс. Исправление дефекта занимает в среднем около двух лет
Лечебная гимнастика
Деформация грудной клетки у детей, обнаруженная на ранней стадии, хорошо поддается лечению консервативными методами. Выполнение специальных упражнений способствует поддержанию нормальной работы дыхательной и сердечно-сосудистой системы, помогает предотвратить смещение органов и искривление позвоночника.
Занятия лечебной физкультурой проводит инструктор ЛФК, который на основе данных пациента подбирает необходимые упражнения и оценивает их эффективность впоследствии. Гимнастика проводится также в реабилитационном периоде после оперативных вмешательств.
В гимнастический комплекс могут входить такие упражнения:
- ходьба различной степени сложности в течение 2-3-х минут;
- в положении стоя, ноги на ширине плеч, поднимать руки вверх на вдохе и опускать на выдохе;
- отвести руки назад и сложить кисти в замок.
 Медленно отводить плечи назад, одновременно поднимая руки за спиной и максимально сводя лопатки;
Медленно отводить плечи назад, одновременно поднимая руки за спиной и максимально сводя лопатки; - очень полезно делать упражнения с гимнастической палкой (бодибаром). Завести палку за спину и расположить вверху лопаток, придерживая концы. Ходить, высоко поднимая колени;
- велосипед. Лежа на спине, по очереди выпрямлять ноги, не опуская их на пол. Эффект усилится, если голова и плечи при этом также будут на весу, а руки – на затылке;
- стоя на четвереньках, поочередно поднимать то левую, то правую руку. При выполнении нужно следить, чтобы не было прогиба в пояснице.
Таким образом, есть много вариантов лечения, назначаемых при деформациях грудной клетки. Консервативные методы эффективны в основном у детей младшего возраста. Исправить дефект у подростков и взрослых людей в подавляющем большинстве случаев удается только с помощью оперативного вмешательства.
ВДГК 2 степени, симметричной формы, с двусторонней протрузией реберных дуг Внешний вид до операции Пациентка С. | ВДГК 2 степени, симметричной формы, с двусторонней протрузией реберных дуг Внешний вид после операции Пациентка С., 36 лет с воронкообразной деформацией грудной клетки 2 степени, симметричной формы, сочетающейся с двусторонней протрузией реберных дуг через 6 месяцев после торакопластики |
ВДГК 2 степени, симметричной формы, с двусторонней протрузией реберных дуг Внешний вид до операции Пациентка С., 36 лет с воронкообразной деформацией грудной клетки 2 степени, симметричной формы, сочетающейся с двусторонней протрузией реберных дуг. Фото перед торакопластикой | ВДГК 2 степени, симметричной формы, с двусторонней протрузией реберных дуг Внешний вид после операции Пациентка С. |
ВДГК 2 степени, симметричной формы, с двусторонней протрузией реберных дуг Внешний вид до операции Пациентка С., 36 лет с воронкообразной деформацией грудной клетки 2 степени, симметричной формы, сочетающейся с двусторонней протрузией реберных дуг. Фото перед торакопластикой | ВДГК 2 степени, симметричной формы, с двусторонней протрузией реберных дуг Внешний вид после операции Пациентка С., 36 лет с воронкообразной деформацией грудной клетки 2 степени, симметричной формы, сочетающейся с двусторонней протрузией реберных дуг через 6 месяцев после торакопластики |
ВДГК 2 степени, симметричной формы, с двусторонней протрузией реберных дуг Внешний вид до операции Пациентка С. | ВДГК 2 степени, симметричной формы, с двусторонней протрузией реберных дуг Внешний вид после операции Пациентка С., 36 лет с воронкообразной деформацией грудной клетки 2 степени, симметричной формы, сочетающейся с двусторонней протрузией реберных дуг через 6 месяцев после торакопластики |
ВДГК 2 степени, симметричной формы, с двусторонней протрузией реберных дуг Внешний вид до операции Пациентка С., 36 лет с воронкообразной деформацией грудной клетки 2 степени, симметричной формы, сочетающейся с двусторонней протрузией реберных дуг. Фото перед торакопластикой | ВДГК 2 степени, симметричной формы, с двусторонней протрузией реберных дуг Внешний вид после операции Пациентка С. |
Врожденная воронкообразная деформация грудной клетки
Содержание:
Врождённая воронкообразная деформация грудной клетки – одна из самых распространённых патологий. При этом тело грудины сдвигается кзади, что образует углубление, которое напоминает по своей форме воронку. Этот порок развития чаще диагностируется у мужчин и передаётся по наследству. Но если заниматься патологией с самого первого дня постановки диагноза, то каких-то серьёзных осложнений она не вызывает.
Причинами этой патологии можно считать тератогенные действия на плод со стороны внешней среды или внутренние неблагоприятные факторы со стороны организма матери. Но первые проявления заболевания чаще всего случаются в период бурного роста скелета.
Клиническая картина
Первые симптомы заболевания родители и педиатры замечают в достаточно раннем возрасте. Первый признак – западение переднего отдела грудной клетки, которое может происходить на уровне грудины, а также сбоку от неё, и вызывает симметричное или ассиметричное развитие деформации скелета. Особенно заметна патология при глубоком дыхании. Это происходит из-за неполного развития грудинной ножки диафрагмы.
Первый признак – западение переднего отдела грудной клетки, которое может происходить на уровне грудины, а также сбоку от неё, и вызывает симметричное или ассиметричное развитие деформации скелета. Особенно заметна патология при глубоком дыхании. Это происходит из-за неполного развития грудинной ножки диафрагмы.
У некоторых пациентов с одной или с двух сторон наблюдается глубокое западение рёберных дуг, что и позволяет поставить диагноз. Ещё один признак – парадоксальное дыхание, которое отличается тем, что происходит углубление грудной стенки на вдохе. Это свидетельствует о недоразвитии рёберной части диафрагмы.
У некоторых пациентов это заболевание развивается немного по-другому и называется синдромом Куррарино-Сильвермана. Это довольно редкая патология, которая впервые была описана в 1958 году.
У этой болезни есть и своя степень выраженности. Она заключается в следующем:
- При первой степени глубина западения составляет не более 2 см.
- При второй она равна от 2 до 4 см.

- При третьей этот показатель равен более 4 см.
- Четвёртая – более 6 см.
Первая и вторая степень вызывает только косметический эффект. При этом функция внутренних органов практически не нарушена. Третья и четвёртая степень проявляется ярко выраженными нарушениями в работе сердца и лёгких, которые можно без труда выявить при помощи обследования. Однако такие жалобы пациент начинает предъявлять только во время полового созревания, до этого времени они компенсируются.
Ещё одна существенная проблема – развитие комплекса по поводу внешнего вида. Особенно от этого страдают подростки в возрасте 11 – 15 лет, при этом они стараются скрыть развитие деформации не только от родителей, но и от тех, кто их окружает. Поэтому дети с таким диагнозом практически всегда пропускают уроки физкультуры, стараются не появляться на пляжах, так как стесняются своего внешнего вида. И если при первой и второй степени дефект не так заметен, то при третьей и четвёртой не заметить его невозможно.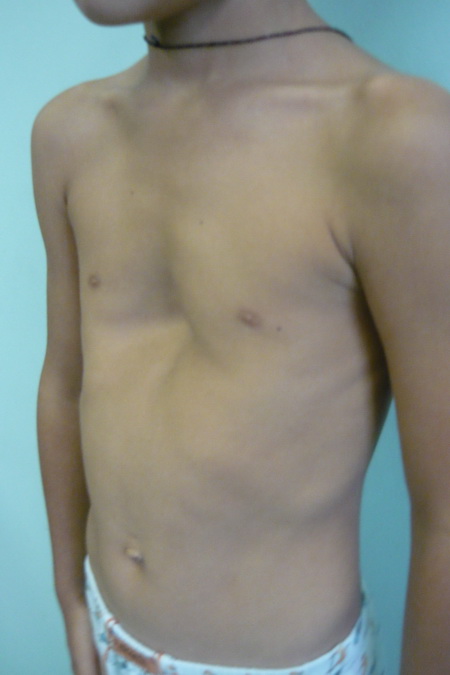
Консервативное лечение
В разных источниках можно найти описание нескольких методов консервативного лечения. Оно, как правило, проводится у детей возраста от 2 до 6 лет, и заключается в физическом давлении на область патологии. Это может быть выравнивание искривления при помощи вакуума, или давление на киль особыми блоками.
Такое лечение приносит немало побочных эффектов, а результат, даже полученный в самом начале, в дальнейшем сводится на нет, и снова наступает рецидив.
Хирургическое лечение
Врождённая деформация грудной клетки этого типа хорошо поддаётся оперативному лечению. При данной болезни может быть использован один из нескольких разработанных методов. Это остеохондропластика, при которой нередко применяются эндоскопические методы, пластика имплантатом или пластика жировой тканью.
Для изучения деформации грудной клетки пациенты должны проходить диспансерное наблюдение 2 раза в год. Перед операцией пациент должен пройти всё необходимое обследование, а хирург должен учитывать всевозможные элементы деформации, которые без исправления приведут к негативному косметическому эффекту.
Выбор метода лечения зависит от степени выраженности патологии и от возраста пациента. Чаще всего операция проводится после того, как кости и хрящи человека закончили свой рост и развитие, а этот период приходится на возраст после 20 – 21 года. До этого времени оперировать не рекомендуется.
При выраженном нарушении работы сердца и лёгких могут быть проведены экстренные оперативные вмешательства практически в любом возрасте.
Чем опасна деформация грудной клетки?
- Главная
- Тема номера
- Новости и акции
- Материнство
- Психология
- ЗОЖ
- Красота
- Личная история
- Колонка редактора
- Лицо с обложки
- Гороскоп здоровья
- Номера
Поиск
MEDTYUMEN. RU | Медицинский журнал Здоровье | Тюмень
RU | Медицинский журнал Здоровье | Тюмень
- Главная
- Тема номера
Тема номера
Лечим, но не калечим
Тема номера
25 лет успеха
Тема номера
Терпеть нельзя избавиться
Тема номера
Памятка по Covid-19
Тема номера
Этот текст убережет вас от вируса
- Новости и акции
Новости и акции
Требуются антиковидные доноры
Новости и акции
Роды в воздухе
Новости и акции
Журнал, который прочитать должен каждый.

Новости и акции
Наши жители пожилого возраста – один из приоритетов для медицины
Новости и акции
TRITIME спорт форум 2020/онлайн
- Материнство
Материнство
СПАсение души и тела
Материнство
Обыкновенное чудо
Материнство
Без них не получится
Материнство
Поставить мозги на место
Материнство
Жди, молись, лежи
- Психология
Психология
Беременные фобии
Психология
Терапия чувств
Психология
Загадки «биполярки»: между эйфорией и депрессией
Психология
Исцеление любовью
Психология
Солнечный мальчик
- ЗОЖ
ЗОЖ
Научим плавать — научим побеждать
ЗОЖ
Формула идеального остеопата
ЗОЖ
С «Верой» по жизни
ЗОЖ
5 любопытных фактов о контрацепции
ЗОЖ
В ритме сердца
- Красота
Красота
Рисуя красоту
Красота
Какие ваши годы
Красота
Импульс молодости
Красота
Увидеть звезды
Красота
Теория пяти пальцев
- Личная история
виды, килевидная, вогнутая, врожденная, причины, лечение
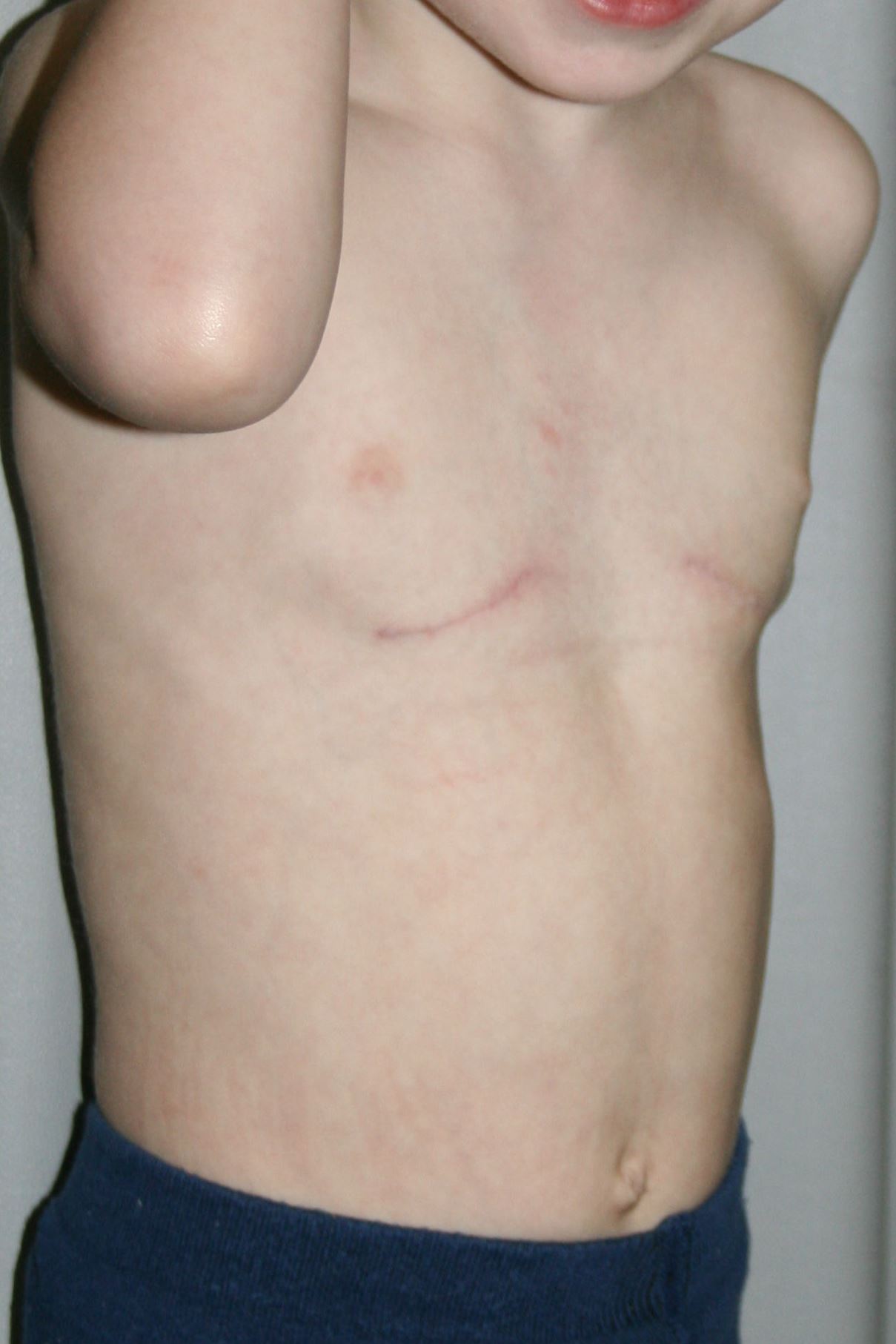
Под деформацией грудной клетки понимают нарушения патологической природы, связанные с ее формой.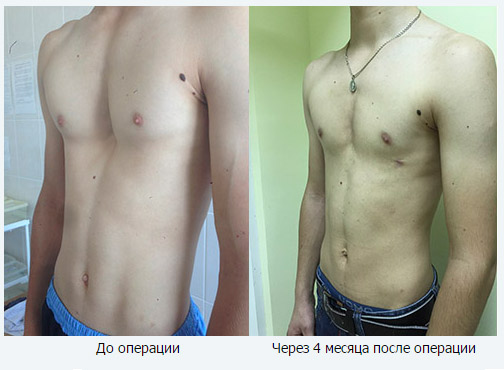 Каркас, состоящий из костей и мышц, имеет важную задачу: защищать жизненно важные внутренние органы. Изменения в нем могут помешать выполнять эту функцию.
Каркас, состоящий из костей и мышц, имеет важную задачу: защищать жизненно важные внутренние органы. Изменения в нем могут помешать выполнять эту функцию.
Видоизменения происходят под воздействием внутриутробных аномалий или из-за приобретенных болезней. Деформация вызывает эстетический дискомфорт, мешает социальной адаптации. Однако главная опасность таких аномальных изменений состоит в смещении внутренних органов, давления на них, нарушения функциональных возможностей.
Классификация и виды
Все деформационные изменения внешнего вида грудины разделяют на врожденные и приобретенные. Каждая из этих групп имеет свои подвиды, которые отличаются проявлениями и степенью опасного влияния на работу органов, находящихся в непосредственной близости к грудине. Большинство известных видов спровоцировано генетическими отклонениями. Это значит, что генетическая программа сформирована неправильно уже изначально, поэтому повлиять на развитие врожденной болезни невозможно.
Еще она причина врожденных деформаций грудной клетки – нарушения в процессе формирования и развития соединительной и хрящевой ткани в период нахождения малыша в утробе. Она возникает из-за ферментативных нарушений разного типа.
Врожденные изменения имеют такую классификацию:
- Воронкообразная;
- Килевидная;
- Плоская.
Приобретенная форма болезни – следствие перенесенных патологий, связанных с костями, мышцами и связками. Появление изменений вызвано болезнями:
- Рахитом;
- Опухолевыми процессами в ребрах;
- Флегмоной;
- Посттравматическими процессами после ожогов и травм грудины;
- Туберкулезом;
- Остеомиелитом;
- Эмфиземой легких.
Среди приобретенных деформаций выделяют такие виды:
- Эмфизематозная;
- Паралитическая;
- Ладьевидная;
- Кифосколиотическая.
Еще одна важная классификация изменений формы грудины связана с местом расположения аномальных изменений. Различают такие деформации:
Различают такие деформации:
- Симметричные;
- Ассиметричные;
- Передние;
- Задние;
- Боковые.
Степень выраженности аномальных отклонений может иметь любой диапазон нарушений. Рассмотрим характерные проявления некоторых видов деформации грудной клетки.
Врожденные деформации грудной клетки
Деформация грудной клетки врожденного типа выражена в изменении формы грудины, которое связано с недоразвитостью ребер и мышечной ткани вокруг них. Возможно их полное отсутствие.
Воронкообразная деформация грудной клетки
Эта аномалия встречается чаще других. Считается, что ее вызывают нарушения в формировании соединительной и хрящевой ткани. Генетическая обусловленность патологии подтверждается многочисленными примерами проявления болезни в анамнезе у родственников пациента. Страдают патологическими нарушениями очень часто мальчики.
Искривление грудной клетки в данном случае проявляется ее «западением». Такое аномальное «строение» грудины приводит к развитию опасных изменений в окружающих органах и тканях.
Чтобы определить метод лечения, врачу нужно выяснить степень патологии. Их три:
- 1 степень – воронка неглубокая. Грудина «оседает» на 2 см. Сердце находится на «своем» месте.
- 2 степень. Характеризуется незначительным «сдвигом» сердца до 2-3 см. Глубина «впадины» достигает 4 см.
- 3 степень. Опасное смещение сердца, превышающее 3 см, сопровождающееся глубокой «впадиной» в грудине, превышающей 4 см.
Распознать патологию легче всего, когда пациент достигнет трехлетнего возраста. К этому времени аномалии в развитии грудины достигают своего пика. У новорожденных детей и малышей до 3 лет болезнь не очень заметна.
Признаки патологии проявляются ярче во время вдоха, когда западение ребер усиливается. Болезнь всегда сопровождается отставанием в физическом развитии ребенка, ослабленным иммунитетом, склонностью к появлению простудных заболеваний. Чем старше становится малыш, чем глубже становится «воронка». Увеличивается и количество «сопровождающих» болезней. Появляются проблемы с сердечно-сосудистой и дыхательной системами.
Килевидная деформация грудной клетки (куриная грудь)
Возникновение аномалии связывают с увеличенным ростом хрящей ребер. «Лидерами» в деформационных процессах признаны хрящи 5-7 ребер.
Килевидная деформация грудной клетки имеет характерный вид: она похожа на грудь курицы или киля за счет увеличенного размера переднезаднего отдела грудины.
Изменения отчетливо проявляются с возрастом, постепенно перерастая в серьезный косметический дефект. Однако он не представляет серьезной опасности для внутренних органов. Происходит видоизменение формы сердца: оно приобретает вид капли. Такая форма главного органа называется висячей.
Помимо явно выраженной внешней симптоматики пациент ощущает такие проявления болезни:
- Одышка;
- Усиленное сердцебиение при повышенных физических нагрузках;
- Наступление усталости после выполнения незначительного объема работы.
Выделяют 3 вида тяжести патологии:
- 1 вид характеризуется «выпиранием» грудины не более 2 см над уровнем грудной клетки.
- 2 вид проявляется патологическими изменениями до 4 см.
- 3 вид ярко выраженный: нарушения достигают 6 см.
Плоская грудная клетка
Болезнь появляется из-за неравномерного «роста» костей грудины. Такой функциональный сбой содействует уменьшению переднего и заднего отдела груди. Нарушения не влияют на функциональные особенности работы внутренних органов.
Распознать болезнь можно по характерным признакам:
- Несвойственный этой возрастной группе высокий рост;
- Непропорционально узкие плечи;
- Длинные руки и ноги;
- Часто видны явные диспропорции мышечной массы и роста.
Приобретенные деформации грудной клетки
Нарушения формы грудной клетки приобретенного характера многочисленны. Также много причин, которые вызывают патологические изменения грудины. Однако все они связаны с заболеваниями, течение которых провоцирует осложнения в виде вогнутой грудной клетки.
Эмфизематозный вид
Патология вызвана опасной болезнью – эмфиземой легких. Внешний вид грудины меняется, она становится похожа на бочонок.
Пациент испытывает трудности с дыханием, у него нарушается функционирование сердца.
Паралитический вид
Еще одна деформация, которая вызвана болезнями легких. При ней переднезадние и боковые части грудины уменьшаются. При этом промежутки между ребрами увеличиваются. Лопатки и ключицы хорошо выступают на уровне спины. Западение ассиметричное, во время дыхания лопатки двигаются асинхронно.
Ладьевидный вид
Нарушения во внешнем виде грудины вызваны опасным заболеванием – сирингомиелией. Эта патология нервной системы возникает при появлении «углублений» в спинном мозгу.
Костно-мышечный каркас похож на ладью: он приобретает углубления вверху и посередине.
Кифосколиотический вид
Патология вызвана нарушениями в позвоночном столбе. Оно проявляется изменениями его формы и искривлением. Частая причина появления болезни – туберкулез позвоночника.
Развитие болезни вызывает опасный сбой в функционировании систем и органов. «Под ударом» оказываются сердце и легкие. Вылечить патологию невозможно.
Полезное видео — Виды и лечение деформации
Лечение деформационных изменений
Выбор лечения определяется в зависимости от вида патологии. Также немаловажное значение имеет, на какой стадии находится деформация. Обязательной коррекции требует изменения, при которых нарушаются функциональные возможности сердца и легких.
На 1 стадии развития нарушений назначается терапевтическое лечение, базой которого становятся физиопроцедуры:
Усугубление болезни, которое проявляется во 2 и 3 степени тяжести, лечат только с помощью хирургов. Процедуры могут приостановить деформационные нарушения, однако исправить их они не в состоянии.
Популярная методика, используемая в процессе лечения деформации воронкообразного типа, – вакуумный колокол. Специфика метода состоит в следующем: под воронкой создается вакуум, работа которого – «вытягивать» западение. Если после использования, метод оказался неэффективным, назначают стернохондропластику.
Стендрохондропластика – проведение поперечных надрезов на груди, с помощью которых проводится отделение грудной мышечной ткани и иссечение хрящей ребер. Затем в грудную полость вводится направляющая пластина. Методика признана эффективной. Однако она имеет существенный недостаток: после операционного вмешательства на груди остаются большие шрамы.
Операционное вмешательство проводят в возрасте 5-7 лет. Этот период считается оптимальным для достижения лучшего результата лечения.
Метод Насса не имеет «некрасивого» побочного эффекта в виде шрамов после операции. Ее выполняют так: в разрезы, выполненные по бокам, вставляются пластины из металла. Их задача – постоянно воздействовать на грудину, выпрямляя ее и фиксируя в одном положении.
Такое операционное вмешательство в детском возрасте имеет свою специфику: ребенок носит пластины 3-4 года, затем их вынимают. К этому времени дефект исчезает, а внешний вид грудины ребенка ничем не отличается от груди его сверстников.
Деформация килевидного типа лечится консервативно. К помощи хирургов прибегают только в экстренных ситуациях, когда искривления костей и хрящей мешают правильной работе легких и сердца. При начальных стадиях в детском возрасте хороших результатов достигают при регулярном ношении корсета.
Плоскую грудь у малышей лечат гимнастикой, массажем, плаванием и другими физиопроцедурами. Однако полностью исправить внешние проявления патологии нельзя.
Операция позволяет эффективно устранить патологию в 90% случаев.
Профилактика
Повлиять на появление врожденной деформации грудной клетки невозможно. А вот предотвратить приобретенные формы патологии можно.
Главное и единственное профилактическое правило – своевременно лечить патологии легких и органов дыхания. Также детей нужно приучать заниматься физкультурой, укрепляя мышечный каркас позвоночника.
Школа здоровья (видео)
Воронкообразная деформация у детей – это нарушение развития реберных хрящей и передних отделов ребер. Дефект сопровождается аномальным изменением нормальных анатомических процессов в грудино-реберном комплексе в виде западания.
Степени воронкообразной деформации различны по проявлению, виду, форме и выраженности патологии.
Первая степень – глубина воронки до 2 см, смещение сердца не наблюдается.
Вторая степень — глубина воронки до 4 см, сердце смешено на 2-3 см.
Третья степень — глубина воронки более 4 см, а сдвиг сердца более чем на 3 см.
Стадии проявления воронкообразной груди:
- Компенсированная стадия — косметический дефект, функциональных нарушений нет, первая степень деформации.
- Субкомпенсированная стадия — значительные функциональные изменения в работе легких и сердца, вторая степень деформации.
- Декомпенсированная стадия — обширные функциональные нарушения работы сердца и легких. третья степень.
Воронкообразная грудина по форме может быть обычной или плосковоронкообразной, по виду — симметричной и асимметричной.
Воронкообразная деформация у новорожденных детей имеет вид небольшого вдавления при вдохе (выдохе), во время крика, плача. По статистическим данным у половины детей впалая грудная клетка проходит по мере взросления, у другой половины увеличивается. Грудь сапожника в течение первых шести месяцев после рождения может спровоцировать нарушение функционирования органов грудной клетки. Ребенок будет склонен к хроническим легочным и респираторным заболеваниям.
Воронкообразная грудь будет явно выражена к 3- м годам. В данном периоде происходит фиксированное искривление груди, ребер и как следствие осанки. Усиливается грудной кифоз, спина округляется, позвоночник по бокам искривляется.
Диагностика воронкообразной груди у врача начинается с осмотра и измерения глубины впадины. Измеряют глубину впадины относительно плоскости, которая соединяет два края вдавления, до верхней точки воронки. Есть случаи расположения впадины почти около позвоночника. При тяжелых степенях ВДГК диафрагма, сердце и легкие значительны смещены. Характерно выпирание живота и увеличение кифоза.
Заключительный этап формирования патологии груди сапожника наступает в период полового созревания.
Приобретенная воронкообразная деформация может стать следствием перенесенного рахита. Отличие от врожденной деформации — выпячивание дуг ребер. При своевременном лечении рахита впадина будет уменьшаться и может полностью исчезнуть.
При первой степени деформации назначаются консервативные способы лечения. Лечение необходимо начинать сразу выявления аномалии.
Виды консервативного воздействия на ВДГК: массаж мышц, дыхательные и водные упражнения, ношение корсета. Также следует обучать детей правильно делать «напряженный выдох». Здесь следует делать выдох при суженой и прикрытой голосовой щели. Отлично, если ребенок будет комбинировать «напряженный выдох» со сжатием грудиной руками с боков.
Консервативное лечение эффективно до того момента, когда глубина воронки небольшая. В противном случае детей оперируют, так как наблюдается нарушение работы дыхательной системы и сердца.
Королев Павел Алексеевич, торакальный хирург
Pectus excatum (воронкообразный сундук) | Британский фонд легких
На этой странице есть информация для родителей о pectus excatum, широко известном как воронкообразный сундук. Здесь мы объясняем, что такое сундук-воронка, как он может повлиять на вашего ребенка и как его лечить.
Что такое pectus excatum (воронкообразная грудь) и как это повлияет на моего ребенка?
Pectus excatum (воронкообразная грудная клетка) — это когда грудная клетка вашего ребенка вдавливается внутрь и между ребрами оказывается впадина.
Деформация может быть симметричной (одинаковой с обеих сторон) или может быть более заметной на одной стороне груди.
Некоторые дети с воронкообразной грудью будут жить нормальной жизнью. У других это может повлиять на работу сердца или легких. Поскольку это влияет на форму их тела, некоторые дети с воронкообразной грудью могут стесняться или стесняться.
Насколько это распространено?
Примерно 1 из 300-400 детей будет иметь воронку. Это чаще встречается у мальчиков.
Что вызывает воронку сундука?
Мы не знаем наверняка, что вызывает сундук с воронкой. Иногда это случается после операции на открытом сердце.
Это может передаваться в семьях и может передаваться по наследству, но необходимы дополнительные исследования.
Примерно 1 из 10 человек с воронкообразной грудью также страдает сколиозом (искривлением позвоночника).
Реже воронкообразная грудная клетка может развиваться как часть редкого генетического заболевания. У людей с синдромом Марфана или синдромом Нунана в качестве симптома может быть воронкообразная грудная клетка.
Каковы симптомы?
Некоторые дети с воронкообразной грудью могут не испытывать никаких симптомов, кроме формы грудной клетки. Другие могут испытывать симптомы, в том числе:
- боль в груди
- Одышка после нагрузки
- усталость
- обморок или головокружение
- учащенное сердцебиение (тахикардия).
Симптомы могут проявиться только в более старшем возрасте и могут ухудшиться с возрастом.
Как диагностируется?
Воронкообразная грудная клетка может присутствовать при рождении или может развиваться во время резкого скачка роста у детей и подростков в возрасте 10 лет и старше.Врач поставит диагноз, посмотрев на грудь вашего ребенка.
Вашему ребенку может потребоваться рентген или компьютерная томография, чтобы увидеть, сжаты ли его легкие. Им также могут потребоваться тесты на дыхание, чтобы увидеть, насколько хорошо работают их легкие.
Сердечно-легочная нагрузка (CPET) и сканирование сердца могут рассказать врачам больше о том, насколько хорошо работает сердце вашего ребенка.
Что такое лечение?
Легкие случаи воронкообразной грудной клетки могут не нуждаться в лечении.
Хирургия
Если у вашего ребенка воронкообразная грудная клетка более тяжелая, это может повлиять на работу сердца и легких. Им может потребоваться операция. Также можно посоветовать операцию, если они недовольны внешним видом своего тела.
Операция на воронкообразной грудной клетке называется процедурой Нусса. Он включает в себя размещение одной или нескольких планок из нержавеющей стали (пектусов) в груди, чтобы исправить положение грудины.
В течение первых 6 месяцев после операции вашему ребенку необходимо будет избегать контактных видов спорта.Решетки оставляют на 2-3 года, прежде чем снимать.
Операция обычно проводится, когда ваш ребенок находится в подростковом возрасте.
Терапия вакуумным колоколом
У детей младшего возраста и детей, не желающих хирургического вмешательства, можно использовать устройство Vacuum Bell для коррекции формы грудной клетки. Это резиновое приспособление в форме колокола, которое соединено с насосом. Колокол помещается на грудь, а насос используется для откачивания воздуха. Это создает сильную тягу, которая приподнимает впалую область грудины.Используется до 2 часов
Pectus excatum характеризуется вдавлением грудины, как правило, в нижней половине грудины. Угнетение грудины вызывает компрессию сердца и ограничение объема легких. В тяжелом состоянии пациенты могут испытывать одышку, боль в груди и симптомы астмы. Порок развития также может стать причиной плохой самооценки пациента. Для получения дополнительной информации прочтите нашу страницу о Pectus Excavatum. | Pectus carinatum характеризуется выпячиванием грудины, которое возникает в результате неправильного и неравномерного роста реберных хрящей, соединяющих ребра с грудиной. Вместо того, чтобы расти симметрично вдоль грудной стенки, реберные хрящи вырастают наружу, выталкивая грудину вперед. Для получения дополнительной информации прочтите страницу Pectus Carinatum. | Синдром Jeune — это форма врожденной карликовости, которая приводит к деформации грудной стенки; сундук очень маленький.Ребра часто неправильные, широкие, короткие и неравномерно соединены с реберными хрящами и грудиной. В результате образуется маленькая негибкая грудная полость в форме колокольчика, которая плохо растет и затрудняет дыхание. Симптомы могут появиться в период новорожденности, до 4–5 лет, и могут варьироваться от легких до тяжелых. Самая тяжелая форма может затруднить дыхание, и ребенку может потребоваться помощь аппарата искусственной вентиляции легких. Синдром Польши состоит из ряда аномалий одной стороны грудной клетки, включая отсутствие грудных мышц, недоразвитие ткани груди и ареолы, аномалии ребер и, в некоторых случаях, недостаточное развитие руки, кисти, и пальцы той же стороны.Правая сторона тела поражается вдвое чаще, чем левая. Неизвестно, сколько человек страдает синдромом Поланда, поскольку легкие случаи могут остаться невыявленными. Синдром Польши поражает мужчин чаще, чем женщин. Первичные аномалии ребер могут быть причиной деформации грудной стенки. К позвонку соединяются 12 пар ребер. Ребра с 1 по 10 соединяются в задней части и с грудиной в передней части грудной клетки сегментами хряща. Аномалии ребер различны и включают лишние ребра или их отсутствие, а также частично развитые или сросшиеся ребра. Другие деформации грудной стенки являются результатом аномалий роста и развития грудины, например, грудной мышцы и грудины. |
Полностью автоматический метод инициализации для количественной оценки деформации грудной клетки у пациентов с воронкообразной грудной клеткой.
Med Biol Eng Comput 2010, 21 июня; 48 (6): 589-95. Epub 2010, 21 апреля.
Корейский научно-исследовательский институт электротехнологии, Ансан, Корея.
В нашем предыдущем исследовании мы разработали компьютеризированный метод измерения степени деформации грудной клетки у пациентов с воронкообразной грудной клеткой с использованием нескольких методов обработки изображений, таких как модель активного контура.Он может рассчитывать количественные показатели деформации грудной клетки, используя компьютерную томографию пациента. Однако алгоритм содержал ручные процессы инициализации, которые требовали от клиницистов получения дополнительных процессов обучения для понимания технического содержания и ознакомления с методикой. В этом исследовании мы предложили полностью автоматический алгоритм, который может измерять степень деформации грудной клетки путем автоматизации процессов инициализации. Процессы инициализации для сегментации изображений КТ были автоматизированы с применением различных методов обработки изображений, таких как анализ гистограмм, обнаружение точек и распознавание объектов.Чтобы оценить эффективность предложенного алгоритма, как предыдущий алгоритм (полуавтоматический), так и новый предложенный алгоритм (полностью автоматический) были применены к предоперационным КТ-изображениям 61 пациента с воронкообразной грудной клеткой для расчета нескольких показателей, которые количественно отражали деформацию грудной стенки. и измерить время их обработки нашим алгоритмом с помощью компьютера. Время, необходимое для процессов инициализации, составило 28,12 с при использовании полуавтоматического алгоритма и 0,07 с при использовании полностью автоматического алгоритма (99.75% увеличения скорости), а время, необходимое для всего процесса расчета индекса, составило 61,12 с в полуавтоматическом алгоритме и 30,09 с в полностью автоматическом алгоритме (увеличение скорости на 50,76%). По большинству показателей результаты расчетов двух алгоритмов не показали существенной разницы между собой. Предлагаемый алгоритм может более точно рассчитать деформацию грудной стенки с относительно более коротким временем обработки, чем наш предыдущий метод. Ожидается, что применение этого алгоритма облегчит клинические врачи более эффективные процессы диагностики и оценки пациентов с воронкообразной грудью.
Деформации грудной клетки | Типы деформаций грудной стенки
Что такое деформации грудной стенки?
Деформация грудной стенки — это структурная аномалия грудной клетки, которая может варьироваться от легкой до тяжелой. Деформации грудной стенки возникают, когда хрящ, соединяющий ребра, разрастается неравномерно. Неясно, почему это происходит, но это заболевание, как правило, передается по наследству.
Два наиболее распространенных типа деформации грудной стенки:
- Pectus excatum, также известная как воронкообразная или вогнутая грудная клетка, возникает, когда грудина толкается внутрь.У детей с этим типом деформации грудная клетка запала. Экскаваторная грудная клетка — наиболее распространенный тип деформации грудной клетки, поражающий 1 из 300–400 детей и в три раза чаще мальчиков, чем девочек.
- Pectus carinatum, также известный как голубиная грудь или приподнятая грудь, — это состояние, при котором грудная кость и ребра выступают вперед. У некоторых детей обе стороны груди выступают вперед, но у других одна сторона груди может выступать больше, чем другая. Заболевание поражает примерно 1 из 1500 детей и чаще встречается у мальчиков, чем у девочек.
Деформации грудной клетки часто впервые становятся заметными рано, в возрасте 1-2 лет. Вначале деформация может быть легкой, а в период полового созревания, когда у ребенка быстро растут кости и хрящи, может стать более серьезной.
Дети с деформацией грудной клетки могут не иметь никаких симптомов, кроме стеснения по поводу своего внешнего вида. Однако некоторые дети испытывают затрудненное дыхание во время упражнений и склонны к респираторным инфекциям и астме.
Дети с любым типом деформации грудной стенки подвергаются повышенному риску развития сколиоза.
В зависимости от типа и степени деформации, деформации грудной стенки часто лечат хирургическим путем, наложением скобок или вообще без лечения.
Раньше хирурги рекомендовали операцию детям в возрасте от 4 лет — возраста, когда кости мягче и их легче репозиционировать. Но слишком часто это состояние возвращалось, особенно во время скачков роста. Сейчас врачи часто рекомендуют подождать или вообще не проводить операцию.Если они все же оперируют, хирурги обычно предпочитают подождать, пока ребенок не достигнет подросткового возраста, после того как произойдет большая часть его скачков роста.

 Медленно отводить плечи назад, одновременно поднимая руки за спиной и максимально сводя лопатки;
Медленно отводить плечи назад, одновременно поднимая руки за спиной и максимально сводя лопатки; , 36 лет с воронкообразной деформацией грудной клетки 2 степени, симметричной формы, сочетающейся с двусторонней протрузией реберных дуг через 6 месяцев после торакопластики
, 36 лет с воронкообразной деформацией грудной клетки 2 степени, симметричной формы, сочетающейся с двусторонней протрузией реберных дуг через 6 месяцев после торакопластики , 36 лет с воронкообразной деформацией грудной клетки 2 степени, симметричной формы, сочетающейся с двусторонней протрузией реберных дуг. Фото перед торакопластикой
, 36 лет с воронкообразной деформацией грудной клетки 2 степени, симметричной формы, сочетающейся с двусторонней протрузией реберных дуг. Фото перед торакопластикой
