симптомы, причины, диагностика, лечение и профилактика
Лимфаденитом называют заболевание лимфоузлов со специфическим или неспецифическим заражением. Пациент обычно ощущает недомогание, слабость, болезненность и заметное увеличение лимфатических узлов. Реакция в виде воспаления и гипертермии обусловлена защитной функцией лимфосистемы. Она обеспечивает защиту организма от распространения инфекции.
Сама болезнь в большинстве историй протекает не самостоятельно, а как осложнение первопричины. Мельчайшие бактерии попадают в лимфу через слизистые оболочки или нарушенный кожный покров.
При лимфадените поражаются следующие типы лимфоузлов:
- шейные;
- локтевые;
- подчелюстные;
- подколенные;
- паховые;
- подмышечные.
Симптомы и признаки лимфаденита
Основными признаками или симптомами лимфаденита у взрослых являются:
- нагноения;
- фурункулы;
- флегмоны;
- гиперемия кожи возле лимфоузлов;
- боль в области лимфоузлов;
- мигрени;
- отсутствие аппетита или его заметное снижение;
- общее недомогание;
- отечность.

Далее может случиться скопление гноя и абсцесс. Если своевременно не вскрыть его, то содержимое имеет риск прорваться, вызвать лихорадку, тахикардию и поражение организма токсинами.
Заболевание «лимфаденит» в уже стойкой хронической форме не сопровождается острыми неприятными ощущениями. Сохраняется небольшая припухлость, боль слабо выражена.
У вас появились симптомы лимфаденита?
Точно диагностировать заболевание может только врач.
Не откладывайте консультацию — позвоните по телефону
+7 (495) 775-73-60
Причины возникновения
Чтобы разобраться с болезнью, нужно понять главные причины лимфаденита, который может возникнуть у мужчин, женщин и детей. Лимфаденит у взрослых образуется за счет воздействия и активного размножения стафилококков, стрептококков. Причиной заболевания также становятся продукты их распада и выделяемые токсины. Они проникают в лимфу контактным, лимфогенным и гематогенным путем.
В результате заражения инфекция быстро адаптируется к новым условиям, начинает свое активное размножение и распространение по организму.
Пути заражения
Первопричиной вторичного заболевания могут быть:
- трофические язвы;
- остеомиелит;
- кариес;
- отит;
- грипп;
- тонзиллит;
- ангина;
- туберкулез;
- гонорея;
- чума;
- сибирская язва;
- сифилис;
- туляремия.
Поэтому, если у вас появились перечисленные выше болезни, то постарайтесь поскорее их устранить. Это поможет избежать вторичной инфекции, бороться с которой довольно сложно.
Виды заболевания
Сам лимфаденит подразделяют на разные виды в зависимости от выбранной классификации:
- по интенсивности и длительности воспаления – острый, хронический, рецидивирующий;
- по этиологии – специфический, неспецифический;
- по характеру протекающего воспаления – гнойный, серозный;
- по месту локализации – подчелюстной, подмышечный, паховый, шейный, околоушной.

Возможные осложнения
Диагноз «лимфаденит» – это веский повод, чтобы обратиться к врачу и незамедлительно приступить к лечению. В противном случае не исключены серьезные последствия, которые могут проявить себя через:
- свищ;
- тромбофлебит;
- септикопиемию.
Если произойдет прорыв свища в пищевод или в бронхи, то есть высокая вероятность развития медиастинита, формирования бронхопульмональных или пищеводных свищей.
На фоне хронического лимфаденита часто происходят гнойные процессы в виде сепсиса или аденофлегмоны. Лимфоток нарушается, образуются рубцы, а здоровые ткани замещаются соединительными.
Когда следует обратиться к врачу
Лечит лимфаденит врач – сосудистый хирург. Записаться на первичный прием необходимо сразу же, после выявления первых симптомов лимфаденита. Болезнь активно развивается, принося боль, дискомфорт и угрозу для всего организма. Поэтому не стоит затягивать с посещением специалиста.
Поэтому не стоит затягивать с посещением специалиста.
Получить помощь сосудистого хирурга или помощь других специалистов вы можете в АО «Медицина» (клиника академика Ройтберга). У нас работают профессионалы своего дела, которые смогут быстро устранить лимфаденит лимфоузлов. Они подберут комплексное индивидуальное лечение с учетом имеющихся заболеваний, возраста и состояния пациентов.
Как происходит диагностика лимфаденита
Диагностика лимфаденита лица, шеи, подмышечных впадин проводится путем сбора анамнеза и совокупности клинических проявлений. Труднее разобраться с тяжелыми формами заболевания, на фоне которого уже возникли осложнения.
Врачу необходимо определить первопричину, источник появления лимфаденита, подобрать соответствующее лечение.
Также для диагностики используют:
- пункцию;
- сдачу проб Манту и Пирке на туберкулезную палочку;
- рентген грудной клетки;
- пальпацию увеличенных лимфоузлов;
- КТ и МРТ пораженных сегментов.

Обычно к исследованию заболевания подключаются также инфекционисты, венерологи, фтизиатры. Специалисты могут назначить:
- общий анализ крови;
- анализ на ВИЧ;
- осмотр ЛОРа;
- УЗИ лимфоузлов и органов брюшной полости.
Лечение
Лечение лимфаденита у взрослого при его катаральной или гиперпластической форме проводится консервативными методами. Для этого подключают:
- соблюдение покоя пациента;
- терапию антибиотиками;
- УВЧ;
- электрофорез;
- гальванизацию;
- покой пораженного участка тела;
- прием витаминов.
Дополнительно применяют препараты и мази с хорошим противовоспалительным эффектом, работающие на местном уровне.
Особое внимание уделяется лечению лимфаденита антибиотиками. Перед этим необходимо провести тест на чувствительность микроорганизмов к разным видам антибиотиков. Выбирают те препараты, к которым особо чувствительны возбудители.
Выбирают те препараты, к которым особо чувствительны возбудители.
Если речь идет о гнойном лимфадените, то потребуется вскрыть гнойники, удалить их содержимое и провести санацию пораженных участков.
При выявлении туберкулезной палочки пациента отправляют на лечение в условиях стационара. Это поможет постоянно наблюдать больного, контролировать его лечение и защитить других людей от потенциального заражения.
Для лечения хронической формы болезни нужно найти и вылечить основную причину, по которой страдают лимфоузлы. Только это поможет полностью избавиться от недуга, и больше никогда не вспоминать о нем.
Профилактика
Чтобы предупредить острый лимфаденит у взрослых, необходимо соблюдать некоторые рекомендации. В качестве профилактических мер рекомендуется не допускать:
- микротравм;
- трещин;
- потертостей;
- ссадин.
В случае появления очагов инфекции (ангина, кариес, фурункулы), нужно оперативно с ними бороться. Это поможет избежать образования подмышечного, подчелюстного, шейного, пахового лимфаденита.
Это поможет избежать образования подмышечного, подчелюстного, шейного, пахового лимфаденита.
Как записаться к специалисту
Чтобы получить помощь сосудистого хирурга при лечении хронического или острого лимфаденита вы можете записаться на прием в АО «Медицина» (клиника академика Ройтберга). Звонки по номеру +7 (495) 775-73-60 принимаются круглосуточно.
Клиника находится в ЦАО Москвы недалеко от станций метро «Маяковская», «Белорусская», «Новослободская», «Тверская», «Чеховская». Адрес: 2-й Тверской-Ямской пер., 10.
Лимфаденопатия. Что делать? | Рак. Клиника. Диагностика. Лечение
Проблема дифференциального диагноза лимфаденопатий имеет большое значение для врачей многих специальностей, включая терапевтов общего профиля, гематологов, онкологов, педиатров, хирургов, инфекционистов. К кому обратится больной с увеличенными лимфоузлами — вопрос случая, особенно если учесть, что к увеличению лимфатических узлов приводит множество причин. Однако в большинстве случаев врач общей практики участвует только на первых этапах обследования больного и вскоре обращается к специалисту, обычно онкогематологу. Задача гематолога и любого врача, исследующего больного с лимфаденопатией, — поставить нозологический диагноз. Если врач придерживается позиции «исключить свое», он обречен на частые ошибки. При таком подходе резко сужается диагностический кругозор. Приступая к диагностическому поиску, надо быть готовым к любому заболеванию .
Однако в большинстве случаев врач общей практики участвует только на первых этапах обследования больного и вскоре обращается к специалисту, обычно онкогематологу. Задача гематолога и любого врача, исследующего больного с лимфаденопатией, — поставить нозологический диагноз. Если врач придерживается позиции «исключить свое», он обречен на частые ошибки. При таком подходе резко сужается диагностический кругозор. Приступая к диагностическому поиску, надо быть готовым к любому заболеванию .
В связи с чрезвычайным разнообразием болезней, проявляющихся увеличением лимфоузлов, любой диагностический алгоритм будет несовершенным. Эффективный дифференциальный диагноз предполагает знание, по крайней мере, основных причин увеличения лимфоузлов. Основная проблема диагностики лимфаденопатий состоит, прежде всего, в сходстве клинической картины опухолевых и неопухолевых лимфаденопатий. Лимфадениты и реактивные гиперплазии лимфоузлов являются важной составляющей синдрома «лимфаденопатий» и занимают большое место в работе гематолога и онколога. По данным исследования в Гематологическом научном центре Минздравсоцразвития России (ГНЦ) неопухолевые лимфаденопатий составляют 30% среди первичных обращений к гематологу по поводу увеличенных лимфатических узлов [7]. Результаты ретроспективного исследования 1000 больных с неопухолевыми лимфаденопатиями показали, что нозологический диагноз устанавливается всего в 50% случаев. Частота выполнения биопсий у больных с неопухолевыми лимфаденопатиями (ЛАП) составила 46%. При этом только у трети подвергнутых биопсии больных с неопухолевыми лимфаденопатиями она имела решающее значение в постановке диагноза. В остальных случаях морфологическое исследование биопсиро- ванного лимфоузла может констатировать только отсутствие опухоли, но не диагноз. В 10% случаях с исходным диагнозом неопухолевая лимфаденопа- тия при повторной биопсии диагностируются опухоли или неклассифициру- емая редкая патолог ия. Нередко разграничить лимфатическую опухоль и реактивный процесс не удается. Это особенно касается диагностически трудных случаев, пограничных состояний, атипично протекающих лимфопролиферативных процессов.
По данным исследования в Гематологическом научном центре Минздравсоцразвития России (ГНЦ) неопухолевые лимфаденопатий составляют 30% среди первичных обращений к гематологу по поводу увеличенных лимфатических узлов [7]. Результаты ретроспективного исследования 1000 больных с неопухолевыми лимфаденопатиями показали, что нозологический диагноз устанавливается всего в 50% случаев. Частота выполнения биопсий у больных с неопухолевыми лимфаденопатиями (ЛАП) составила 46%. При этом только у трети подвергнутых биопсии больных с неопухолевыми лимфаденопатиями она имела решающее значение в постановке диагноза. В остальных случаях морфологическое исследование биопсиро- ванного лимфоузла может констатировать только отсутствие опухоли, но не диагноз. В 10% случаях с исходным диагнозом неопухолевая лимфаденопа- тия при повторной биопсии диагностируются опухоли или неклассифициру- емая редкая патолог ия. Нередко разграничить лимфатическую опухоль и реактивный процесс не удается. Это особенно касается диагностически трудных случаев, пограничных состояний, атипично протекающих лимфопролиферативных процессов. Диагноз в таких случаях устанавливается Тбяыюбф временем.
Диагноз в таких случаях устанавливается Тбяыюбф временем.
В данной работе представлены алгоритмы диагиосгики по обследованию и тактике ведения больных с лимфаденопатиями в виде протоколов и рекомендацией с целью улучшения диаг ностики неопушлевых лимфаденопатий. Они основаны на многодетном опыте работы ГНЦ, а также анализе литературы отечественных и зарубежных авторов, посвященной алгоритмам диагностики лимфаденопатий]
Основные понятия, используемые в рекомендациях.
Лимфаденопатия (ЛАП)-увеличение лимфоузлов любой природы. Термин носит исключительно обобщающий характер. Понятие «лимфаденопатия» употребляется:
I при обсуждении дифференциального диагноза
- для обозначения случаев, когда диагноз по разным причинам так и не был установлен.
Лимфаденит — увеличение лимфоузла, обусловленное воспалительной реакцией непосредственно в ткани узла. При этом воспалительная реакция вызвана тем, что возбудитель или иные субстанции попадают непосредственно в лимфоузел. Лимфаденит отличается от увеличения лимфоузла, обусловленного иммунной реакцией на удаленный очаг инфекции, генерализованную инфекцию или аутоиммунный процесс. Характер воспаления и гистологических изменений в лимфоузле может быть разным.
Лимфаденит отличается от увеличения лимфоузла, обусловленного иммунной реакцией на удаленный очаг инфекции, генерализованную инфекцию или аутоиммунный процесс. Характер воспаления и гистологических изменений в лимфоузле может быть разным.
Реактивная гиперплазия лимфоузла — увеличение лимфоузла, обусловленное иммунной реакцией на удаленный очаг инфекции, генерализованную инфекцию, аутоиммунные процессы. Клинически, до биопсии, провести границу между лимфаденитом и реактивной гиперплазией лимфоузла невозможно у большинства больных. Увеличение лимфоузлов до/без биопсии можно трактовать как лимфаденит в следующих случаях:
- четкая ассоциация увеличенных лимфоузлов с первичным очагом
- наличие отчетливых признаков локального воспаления: покраснение кожи над лимфоузлом, спаянность лимфоузла с кожей или подкожной клетчаткой, флюктуация, образование свища
- увеличение лимфоузлов в контексте инфекционного заболевания, сопровождающегося лимфаденитами, когда диагноз установлен исходя из других доминирующих признаков.

В других случаях логично употребление термина «увеличение лимфоузлов» или «лимфаденопатия», подчеркивая неясность процесса.
Принципиальное значение имеет разделение лимфаденопатий на локальные и генерализованные. При неопухолевых лимфаденопатиях уместно также выделить понятие «регионарная лимфаденопатия», т.е. увеличение одной или нескольких смежных групп лимфатических узлов при наличии фиксированного очага проникновения инфекта. Локальная лимфаденопатия — это увеличение строго одной группы лимфатических узлов. Под генерализованной лимфаденопатией понимается увеличение лимфоузлов в двух или более непересекающихся зонах. Например, увеличение лимфоузлов в шейной и подмышечной области с одной стороны при наличии очага на руке будет регионарной лимфаденопатией. То же самое касается увеличения шейных лимфоузлов с двух сторон у больного с тонзиллитом или увеличения подколенных и паховых лимфоузлов при инфекции стопы. Это касается ситуаций, когда в регионарной зоне имеется очаг инфекции или известно место ее проникновения в организм, а также, когда лимфаденопатия укладывается в клиническую картину инфекционного или другого заболевания, где она не является доминирующим признаком.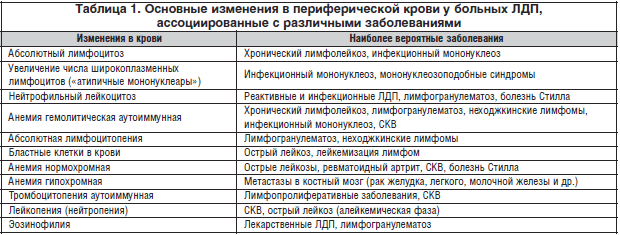 В связи с этим важно осмотреть больного и тщательно изучить области, прилегающие к увеличенным лимфоузлам.
В связи с этим важно осмотреть больного и тщательно изучить области, прилегающие к увеличенным лимфоузлам.
Исходя из природы увеличения лимфоузлов, выделяются опухолевые и неопухолевые формы ЛАП. По давности процесса ЛАП можно разделить на непродолжительную (менее 2 месяца), затяжную (более 2 месяца), по течению — острую, хроническую и рецидивирующую. В случае обнаружения увеличенных лимфоузлов необходимо отметить следующие их характеристики: размер, болезненность, консистенция, спаянность, локализация.
Размер. Вопрос нормы применительно к лимфатическим узлам имеет относительное значение: нормальные размеры и локализация зависят от возраста, географического региона, профессии и других факторов. Пальпируемые лимфоузлы выявляются чаще у детей и подростков, чем у взрослых, поскольку в детском возрасте происходят многочисленные контакты с «новыми» возбудителями. У взрослых лимфоузлы размером до 1,0-1,5 см считаются нормальными.
Болезненность. Болевой симптом лимфоузлов обычно возникает вследствие воспалительного процесса или нагноения, но он может вызываться кровоизлиянием в ткань лимфоузла и некрозом. Наличие или отсутствие болезненности совершенно не позволяет исключить опухоль.
Наличие или отсутствие болезненности совершенно не позволяет исключить опухоль.
Консистенция Каменная плотность лимфоузла — признак рака, метаста- зировавшего в лимфоузел. Плотные лимфоузлы характерны для лимфатических опухолей. Более мягкие лимфоузлы — признак инфекционного, воспалительного процесса. В лимфоузлах с нагноением может выявляться флюктуация.
Спаянность. К спаянности могут приводить как неопухолевые процессы (туберкулез, саркоидоз, паховая лимфогранулема), так и опухоли.
Локализация. Увеличение лимфоузлов в некоторых областях поражения чаще связано с определенными болезнями.
Однако, основное правило, которым следует руководствоваться при диагностике опухолевых и неопухолевых лимфаденопатий и в решении вопроса о диагностической биопсии состоит в том, что возраст больного, размер и локализация лимфоузла не имеют решающего дифференциально-диагностического значения у конкретного бального.
Основные принципы рекомендаций:
1 При первичном осмотре необходимо констатировать локальную и генерализованную лимфаденопатию
- Биопсия по показаниям может быть выполнена на любом этапе диагностического поиска
- Биопсия не является конечным этапом диагностического поиска, если она установила неопухолевую природу лимфаденопатии!
Обследование больных подразделяется на три этапа:
- осмотр
- обследование
- ревизия данных
Каждый из этапов приводит к одному из перечисленных результатов
Результаты осмотра:
1 . Заподозрено заболевание, для подтверждения которого требуется специфическое исследование
Заподозрено заболевание, для подтверждения которого требуется специфическое исследование
- Намечен план диагностического поиска для исключения нескольких заболеваний
3 .Диагностической гипотезы или концепции не возникло
После проведения обследования могут быть сделаны следующие выводы:
- диагноз установлен
I для подтверждения диагноза требуются дополнительные обследования
- диагноз не установлен
В случае, если диагноз после обследования не установлен, выполняется ревизия полученных данных.
Алгоритм добиопсийной диагностики лимфаденопатий (локальной и регионарной).
Локальная лимфаденопатия может быть констатирована только после всестороннего осмотра больного. Даже если, по мнению пациента, проблема носит локальный характер, необходимо обязательно осмотреть все группы лимфоузлов.
1 этап. Первичный осмотр
Необходимо оценить клиническую картину, обращая внимание на следующее:
- Есть ли клиника острого инфекционного заболевания?
- Оценить локальные признаки воспаления.
 Нет ли очага в зоне дренирования лимфоузла, в том числе:
Нет ли очага в зоне дренирования лимфоузла, в том числе: - локальные инфекционные процессы, в т.ч. стоматогенные, ЛОР-
патология, воспалительные изменения глаз (окулогландулярный синдром).
| высыпания на коже
- опухоли
- укусы, царапины
- имплантат
- недавние операции
- Необходимо убедиться, что локальное образование является лимфоузлом.
В шейной области за лимфоузлы часто принимаются:
- боковые и срединные кисты шеи,
- заболевания слюнных желез,
- извитость (кинкинг синдром) и аневризмы сонных артерий (при пальпации выявляется пульсация)
- последствия перенесенного миозита или травматического повреждения
грудиноключично-сосцевидной мышцы в виде оссификации или склерозирования и уплотнения ее части,
- меганофиз VII шейного позвонка (шейные ребра — ортопедическая аномалия, как правило, двусторонняя).
- уплотнение соединительной клетчатки в области затылочных бугров.

Чаще всего шейные лимфоузлы путают с боковыми кистами шеи. Несолитарность объемного образования и наличие одновременно других воспалительных заболеваний в регионарной зоне приводит к нередкой ошибочной диагностике лимфаденита. Нередко этим больным с диагностической целью назначается биопсия предполагаемого увеличенного лимфоузла. Такая тактика неверна. Удаление кисты представляет собой отдельную операцию, существенно отличающуюся от биопсии лимфатического узла. Неверное проведение операции приводит к рецидивам кисты. Рецидивы, безусловно, возможны и при правильном проведении операции, однако вероятность рецидива при этом существенно ниже.
В диагностике боковой кисты шеи имеет значение типичная локализация (внутренняя поверхность кивательной мышцы, средняя треть с одной стороны).
Дифференциальный диагноз одностороннего объемного образования в области шеи типичной локализации требует обязательного ультразвукового исследования.
Меганофиз VII шейного позвонка представляет собой плотное и неподвижное образование. Диагностируется ультразвуковым и рентгенологическим исследованием.
Диагностируется ультразвуковым и рентгенологическим исследованием.
В подмышечной области за лимфоузлы часто принимается:
- добавочная долька молочной железы
-гидраденит
- привычный вывих плечевого сустава.
Диагноз добавочной дольки молочной железы ставится по консистенции образования, напоминающего молочную железу и наличием связи увеличения размеров и болезненности образования с менструальным циклом.
Гидраденит в отличие от лифмоузла располагается поверхностно. Такие случаи диагностируются с помощью ультразвукового исследования.
Привычный вывих диагностируется следующим образом: при поднятии руки на вверх у пациента появляется образование, которое имеет костную плотность. При опускании руки — образование исчезает.
- Оценить вероятность опухоли.
При веских подозрениях на опухоль необходимо немедленно делать биопсию.
- Оценить другие клинические признаки.
Если после осмотра диагноз высоко предположителен, могут потребоваться специфические исследования.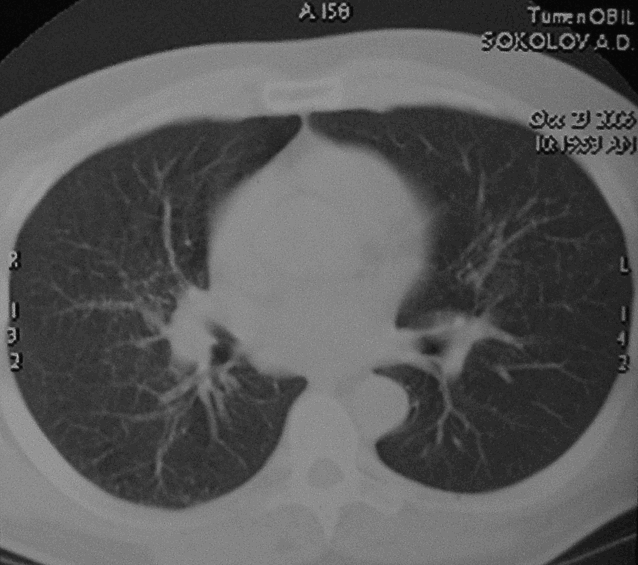
Необходимо помнить, что у одного больного может быть сочетание двух заболеваний!
Кроме того, у многих пациентов с опухолями поводом для обращения к врачу является именно инфекционное заболевание.
В Приложении, таблица I, приводятся основные клинические признаки заболеваний, сопровождающихся ЛАП.
II этап. Обследование.
План обследования больных зависит от предположений, возникших после осмотра.Рал обтеклнннческнх методов обследования должен быть назначен всем пациентам!
Эти исследовали* отнесены в группу облигатных методов. В случае, если на этапе первичного осмотра, либо при анализе результатов облигатных методов. возникает специфическая гипотеза, необходимо назначать дополнительные, факультативные методы обследования.
Ш
1 этап. Ревизия данных
На этом этапе необходимо провести анализ анамнестических и эпидемиологических данных, оценить значимость лимфаденопатии, решить вопрос о проведении биопсии и/или динамического наблюдения.
- Ревизия анамнестических и эпидемиологических данных.
Минорные или кажущиеся незначительными анамнестические данные часто помогают направить диагностический поиск в правильном русте, особенно при наличии инфекционных заболеваний. Кроме того, лнмфаденопа- тиа часто объясняется каким-то перенесенным процессом Очень распространенной является клиническая ситуация, при которой лимфоузлы остаются увеличенными после затихания местного инфекционного процесса в срок от нескольких дней до 2 месяцев, т.е. процесс регрессии лимфатического узла запаздывает по отношению к регрессии процесса в локальном очаге.
Лимфаденопатия может объясняться рецидивирующими инфекциями, дробен но часто в полости рта и носоглотки. Распространенной является затяжная 1 остаточная лимфаденопатия после EBV-инфекшш
Лимфаденопатия может быть связана с образом жизни больного, ролом занятий. путешествием, профессией, географическими факторами, контактом с асивотнымн. применением лекарственных препаратов, особенно антиконвульсантов (феннтоин <
Основные эпидемиологические данные, способные подсказать направление диагностического поиска, перечислены в Приложении, таблицы 3,4. Целый ряд рнккетсноэод вызывают эндемичные инфекционные заболевания, сопровождающиеся лнмфаденопатней и передаются с укусами клешей. Эти заболевания проявляются однотипной клиникой и носят эндемичный характер.
Целый ряд рнккетсноэод вызывают эндемичные инфекционные заболевания, сопровождающиеся лнмфаденопатней и передаются с укусами клешей. Эти заболевания проявляются однотипной клиникой и носят эндемичный характер.
- Оценка значимости лимфаденопатии. Она определяется по размерам лимфоузлов и давности лимфаденопатии, а также по наличию других
- Решение вопроса о проведении биопсии.
Необходимость биопсии может быть очевидна при первичном осмотре. В таких случаях ее следует натачать сразу. Если необходимость в биопсии не очевидна, вопрос решается по совокупности признаков, иногда после динамического наблюдения. Кроме экстренных ситуаций, пациент должен быть исследован по приведенному списку до биопсии, поскольку, во- первых, хирург должен знать о возможных вирусных инфекциях, во-вторых, диагноз может быть поставлен и без биопсии.
Необъяснимая лимфаденопатия является показанием к биопсии. При недифференцированном подходе частота выполнения ненужных биопсий может достигать 20%. Даже в опытных руках частота выполнения ненужных биопсий не может быть сведена к нулю в силу онкологической настороженности.
Даже в опытных руках частота выполнения ненужных биопсий не может быть сведена к нулю в силу онкологической настороженности.
Динамическое наблюдение. Когда диагноз установить не удалось, целесообразно придерживаться динамического наблюдения — активное наблюдение не реже I раза в три месяца, обращая внимание на увеличение размеров лимфоузлов, селезенки, показатели ЛДГ, развернутый анализ периферической крови
Генерализованная лимфаднопатия. Добиопсийная диагностика
Генерализованной лимфаденопатией называется увеличение лимфоузлов в двух и более непересекающихся зонах.
Генерализованная лимфаденопатия у взрослых является предметом детального обследования!
Воздержаться от развернутого обследования допустимо в случаях явной инфекционной природы заболевания (ОРЗ, краснуха). В диагностике этого синдрома большое значение имеют другие клинические признаки и данные обследования. Поиск диагноза на I этапе у больных с локальной и генерализованной ЛАП различен. II этап (обследование) и III этап (ревизия данных) одинаковы.
II этап (обследование) и III этап (ревизия данных) одинаковы.
I этап. Первичный осмотр.
Необходимо оценить клиническую картину, обращая внимание на признаки, способные выявить наиболее частые причины генерализованной лим- фаднопатии.
- Есть ли клиника острого инфекционного заболевания? Прежде всего, необходимо выявить мононуклеозоподобный синдром.
- Необходимо убедиться, что лимфаденопатия действительно является генерализованной, а не обусловлена несколькими заболеваниями. Чаще всего этот вопрос возникает при одновременном увеличении шейных и паховых лимфоузлов.
- Необходимо оценить вероятность опухоли. При веских подозрениях на опухоль, например, лимфому Беркитта, необходимо немедленно делать биопсию.
- Другие важные клинические признаки, включая наличие параллельных синдромов и признаков поражения других органов (Приложение, таблица 1).
Лимфаденопатия, которую не удалось расшифровать после выполнения исследований, перечисленных в Приложении, таблица 2, называется необъяснимой.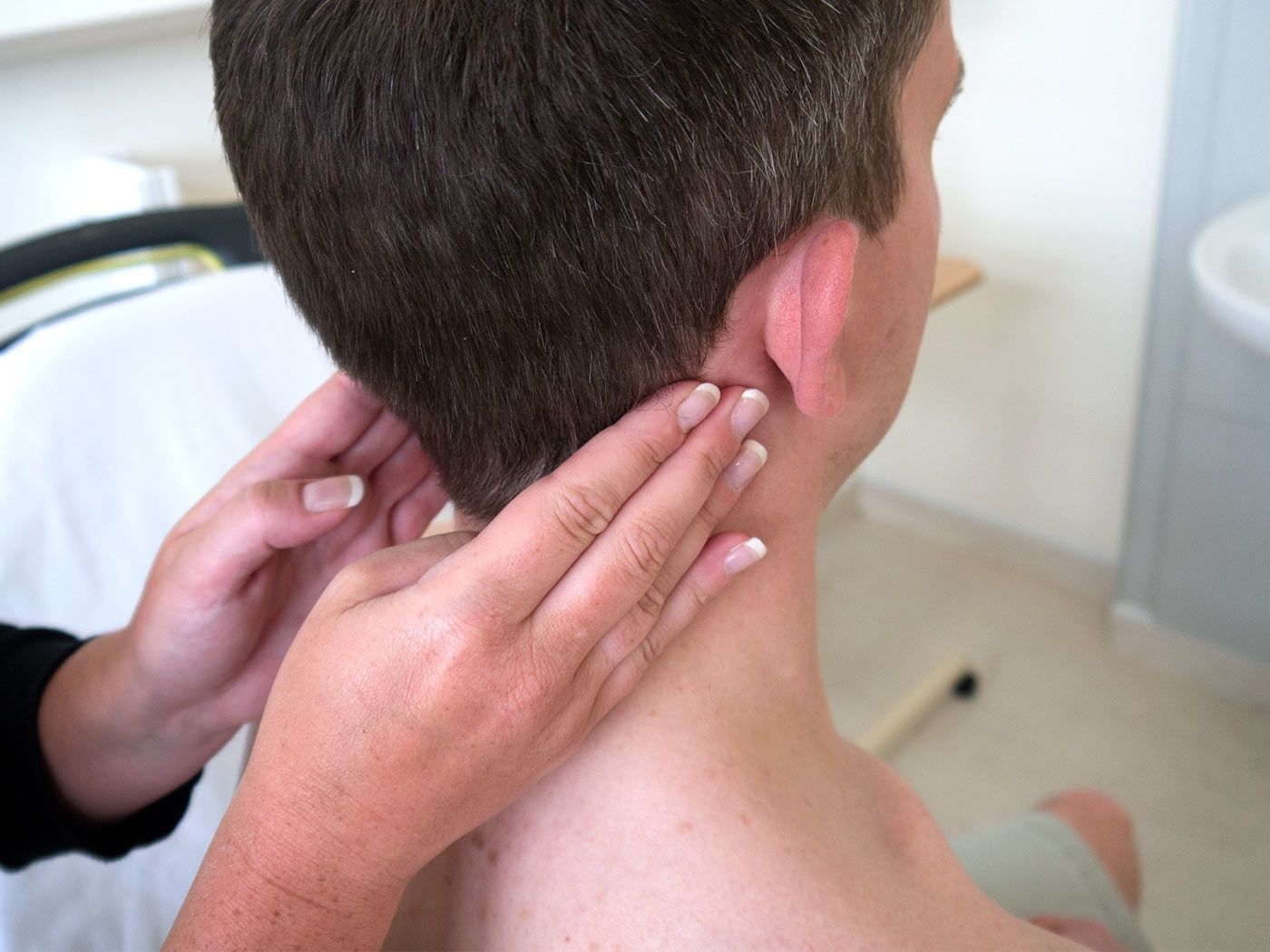 В редких случаях генерализованная лимфаденопатия может быть конституциональной. Часто она выявляется у худых людей. Генерализованная лимфаденопатия может быть остаточной после перенесенных тяжелых инфекций, тяжелых травм, операций. Больные с генерализованной ЛАП подлежат регулярному наблюдению. Если лимфаденопатия персистирует в течение 3 месяцев, показана биопсия.
В редких случаях генерализованная лимфаденопатия может быть конституциональной. Часто она выявляется у худых людей. Генерализованная лимфаденопатия может быть остаточной после перенесенных тяжелых инфекций, тяжелых травм, операций. Больные с генерализованной ЛАП подлежат регулярному наблюдению. Если лимфаденопатия персистирует в течение 3 месяцев, показана биопсия.
Л имфадсноиа гия остаточная, незначимая и конституциональная
Анализ больных с лимфалснопатиями позволил нам также выделить я сформулировать различия между тремя вариантами затяжногоувеличения лимфоузлов.
Остаточную лимфаденопатию констатируют, если в анамнезе имеется четкий эпизод инфекции. Она может быть как локальной, так и генерализованной.
Лимфаденопатия в таких случаях может быть обусловлена ш тниннм угасанием напряженного иммунного ответа, продолжающимся иммунным ответом в силу того, что возбудитель перс и сти руст, или склерозированием лимфоузла.
Незначимая лимфаденопатия в отличие от остаточной мшезапфуспюа только после обследования.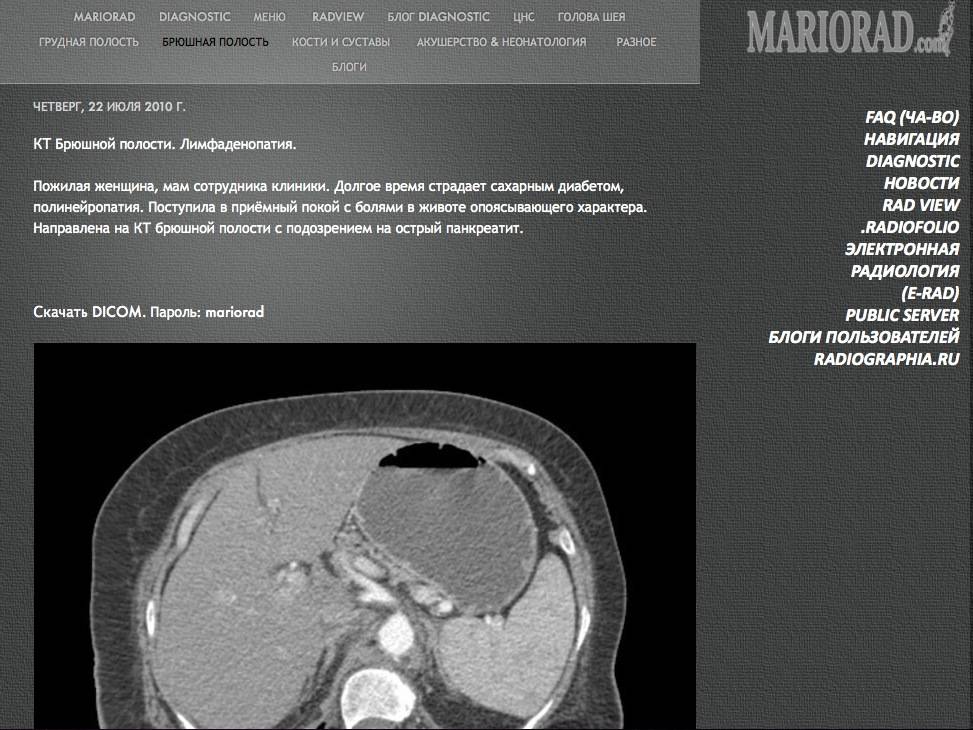 Она связана с инфекцией, но в огличве от остаточной, в анамнезе нет документированного эпизода инфекции. Особенно часто встречается у детей и молодых людей. Наиболее характерным примером незначимой лимфаденопатии является увеличение подчелюстных в ия- ховых лимфоузлов. Увеличение лимфоузлов в этой зоне связано с их близостью к «входным воротам» множества инфекций, большинство из которых протекают субклинически. Пациенты с незначимой ЛАП подлежа! наблюдению.
Она связана с инфекцией, но в огличве от остаточной, в анамнезе нет документированного эпизода инфекции. Особенно часто встречается у детей и молодых людей. Наиболее характерным примером незначимой лимфаденопатии является увеличение подчелюстных в ия- ховых лимфоузлов. Увеличение лимфоузлов в этой зоне связано с их близостью к «входным воротам» множества инфекций, большинство из которых протекают субклинически. Пациенты с незначимой ЛАП подлежа! наблюдению.
Конституциональная ЛАП. Встречается у детей. У взрослых это казуистическая редкость. Наблюдается преимущественно у худых лиц и характеризуется со значительной давностью лимфаденопатии («сколько помню, всегда были увеличены лимфоузлы»).
Послебиопсийная диагностика лимфаденопатий
В случае, если в результате проведенной биопсии диагноз остается не ясен (прежде всего, это актуально для случаев, когда морфологическое исследование не выявило наличие опухоли), необходимо продолжение диагностического поиска. Алгоритм послебиопсийной диагностики представлен в Приложении, рисунок 2. Принцип послебиопсийной диагностики неопухолевых ЛАП основан на выделении гистологических групп изменений в тканях лимфоузла, которые должны направлять клинициста в определенное русло диагностического поиска. В большинстве случаев гистологическая диагностика при неопухолевых лимфаденопатиях не позволяет констатировать нозологический диагноз, и эта трудность является объективной. Мы полагаем, что один из способов улучшения качества диагностики состоит в тесной кооперации гистологов и клиницистов. Эта кооперация может осуществляться при наличии стандартизированных заключений. Если гистологические данные не позволяют установить диагноз, в заключении может быть указан доминирующий признак или дано подробное описание морфологии.
Алгоритм послебиопсийной диагностики представлен в Приложении, рисунок 2. Принцип послебиопсийной диагностики неопухолевых ЛАП основан на выделении гистологических групп изменений в тканях лимфоузла, которые должны направлять клинициста в определенное русло диагностического поиска. В большинстве случаев гистологическая диагностика при неопухолевых лимфаденопатиях не позволяет констатировать нозологический диагноз, и эта трудность является объективной. Мы полагаем, что один из способов улучшения качества диагностики состоит в тесной кооперации гистологов и клиницистов. Эта кооперация может осуществляться при наличии стандартизированных заключений. Если гистологические данные не позволяют установить диагноз, в заключении может быть указан доминирующий признак или дано подробное описание морфологии.
Нам показалось важным выделение из многообразных изменений лимфоузлов нескольких простых групп, которые могут служить отправной точкой для диагностики в сложных случаях.
На основании ведущего признака нами выделены 8 дифференциальнодиагностических групп:
- фолликулярная гиперплазия
- паракортикальная гиперплазия
- гранулематозный лимфаденит
- гнойно-некротический гранулематозный и гнойный лимфаденит
- синусный гистиоцитоз как ведущий признак
- некроз узла как ведущий признак
- атрофические изменения
- дерматопатический лимфаденит.

Выделенные группы не оригинальны и частично соответствуют подразделению, которого придерживаются гистологи. Как показывают наши данные, установить этиологический диагноз в результате гистологического исследования удается нечасто, поскольку морфологические проявления многих процессов сходны. Так, имея сходную картину, гранулематозное воспаление вызывается множеством причин. Поэтому логично объединить в группы процессы, обладающие сходной морфологической картиной. Сформиро- ванные нами группы носят патогенетический характер, приближены К ЮВ- нике, и каждая из них требует определенных дополнительных исследований. Таким образом, сужается диагностический поиск.
- Фолликулярная гиперплазия отражает преимущественно В- клеточный иммунный ответ. Она выявляется чаще всего, наименее следи- финна и обусловлена разными инфекциями и аутоиммунными заболеваниями. Наиболее частыми причинами фолликулярной гиперплазии вне связи с инфекцией в регионарной зоне являлись токсоплазмоз, СПИД, сифилис, системная красная волчанка, ревматоидный артрит, болезнь Кастлемана (ангио- фолликулярная гиперплазия лимфоузла), другие бактериальные и вирусные инфекции, как реакция лимфоузла на расположенный в зоне дренирования очаг инфекции — например наличие раны на коже, очага воспаления во рту.
 кариес и так далее.
кариес и так далее.
Выраженную фолликулярную гиперплазию необходимо дифференцировать от фолликулярной лимфомы (необходимо иммуногистохимическое исследование, выявление транслокации t( 14; 18), доказательство клональности).
- Паракортикальная гиперплазия возникает в результате пролиферации клеток в паракортикальной зоне и часто вызывается вирусами, запускающими преимущественно Т-клеточный иммунный ответ. Паракортикаль- ную гиперплазию чаще всего вызывают вирус Эпштейна-Барр, цитомегало- вирусная и другие вирусные инфекции, поствакцинальная реакция, а также изменений, сопутствующих разнообразным кожным процессам (дерматопа- тический лимфаденит). Основная сложность в трактовке паракортикальной гиперплазии связана с трудностью ее дифференциации от Т-клеточных лимфом. Это особенно касается случаев затяжной лимфаденопатии у лиц с ослабленной иммунной системой. Картина инфекционного мононуклеоза и других вирусных инфекций может быть неотличима от опухолевой. Определение Т-клеточной клональности не всегда помогает в дифференциальном диагнозе, поскольку у многих больных с вирусными инфекциями, особенно в острой фазе, наблюдается экспансия Т-клеточных клонов. Поэтому целесообразно определение Т-клеточной клональности в динамике. Во всех случаях, где речь идет о вирусной инфекции, наблюдается исчезновение доминирующего «клона» Т-лимфоцитов.
То же самое касается иммунофенотипирования. Констатация опухоли по факту преобладания одной популяции клеток, например CD8+, не говорит об опухоли, поскольку в острой фазе инфекционного мононуклеоза может наблюдаться значительное увеличение числа CD8-I- клеток. Данные аберрантного иммунофенотипа также должны интерпретироваться с осторожностью. Активация Т-лимфоцитов может приводить к временной экспрессии антигенов, которые в обычных условиях не экспрессируются или слабо экспрессируются Т-лимфоцитами.
- Гранулематозный лимфаденит является следствием продуктивного воспаления, которое вызывается микобактериальными и, по литературным данным, грибковыми инфекциями, а также неинфекционными причинами. Диагностическое значение имеет только гранулематозный лимфаденит как доминирующий признак. Мелкие эпителиоидно-клеточные гранулемы и единичные скопления эпителиоидных гистиоцитов не имеют дифференциально-диагностического значения. Гранулематозный лимфаденит обусловлен туберкулезом, саркоидозом и токсоплазмозом, лимфаденитами, вызванными атипичными микобактериями (Mycobacteriumscrofulaceum и kansasii) и грибковыми инфекциями.
Частота установления нозологического диагноза в категории гранулематозный лимфаденит относительно высока, поскольку гранулематозное воспаление часто носит специфический характер. Причинами неудовлетворительной диагностики могут быть редкие и трудно идентифицируемые возбудители, такие как М. scrofulaceum и М. kansasii, часто вызывающие шейные лимфадениты, особенно у детей и лиц молодого возраста. По-видимому, эти инфекции наблюдаются довольно часто и остаются недиагностированными. В связи с ростом числа иммунокомпрометированных больных можно предполагать недиагностированные грибковые инфекции.
- Гнойно-некротический гранулематозный лимфаденит и гнойный лимфаденит отражает гнойное воспаление и вызывается преимущественно бактериальными агентами, хотя встречается и при грибковых инфекциях. Наиболее частой причиной гранулематозного гнойно-некротического лимфаденита вне связи с инфекцией в регионарной зоне является фелиноз (болезнь кошачьей царапины), хламидийная инфекция, а также другие инфекционные болезни, характеризующиеся первичным аффектом в области входных ворот и регионарным лимфаденитом. Целый ряд инфекционных болезней, характеризующихся первичным аффектом в области ворот инфекции и регионарным лимфаденитом, также проявляет гистологическую картину гной- ВОГР или гнойно-некрш ического гранулематозного лимфаденита. К ним относятся клещевые пятнистые лихорадки (марсельская лихорадка, ЮММИЩр сыпной гиф Северной Азии и др,), лихорадка цуцугамуши, везукулярный риккетсиоз, содоку (болезнь укуса крысы).
Гнойные лимфадениты имеют характерную клиническую но выявляются в лимфоузлах, регионарных для гнойных очагов, таких как фурункул, панариций, флегмона, мастит, абсцесс. В связи с распространенностью особую группу составляют одонтогенные лимфадениты,cunyKnf’ ющие заболеваниям зубов, рта и носоглотки. В гематологической практике таких больных почти нет, поскольку клиническая картина типична и биопсия лимфоузла выполняется редко.
- Синусный гистиоцитоз — один из самых частых признаков в лимфоузлах, удаленных по поводу разных причин. Как ведущий признак он наблюдается при синусном гистиоцитозе с массивной лимфаденопатией (болезнь Розаи Дорфмана). Кроме того, синусный гистиоцитоз может быть проявлением неспецифической реакции лимфатических узлов на инфекцию или опухоль, реакция на лимфангиографию. Выявление выраженного синусного гистиоцитоза должно быть показанием к повторной биопсии или для проведения онкопоиска, в связи с частой ассоциацией его с опухолями, особенно у больных, имеющих генерализованную лимфаденопатию или конгломераты лимфоузлов. Таким образом, синусный гистиоцитоз — это гистологическая находка, на основании которой необходимо заподозрить опухоль и рассмотреть вопрос о повторной биопсии или поиска опухоли.
- Некроз узла как ведущий признак выделен в отдельную группу так же в связи с тем, что часто предшествует развитию опухоли. При гранулематозных и гнойно-некротических лимфаденитах некроз носит казеозный или гнойный характер, соответственно, и окружен гранулемами или грануляционной тканью. Здесь речь о коагуляционном, «сухом» некрозе узла. При выявлении некроза узла показано повторное проведение биопсии имеющихся или появляющихся в динамике увеличенных лимфоузлов. В редких случаях некроз может сопутствовать тяжелым инфекциям или выявляется на фоне обычных инфекций у больных с иммунодефицитом.
- Атрофические изменения обнаруживаются в мелких лимфоузлах, удаленных в связи с онкопоиском преимущественно у пожилых людей, а также лиц, перенесших химиотерапию, лучевую терапию, получавших преднизо- лон. Выявление атрофических изменений не предполагает дополнительных диагностических исследований. Их следует трактовать как финальный диагноз, если нет других оснований, требующих продолжения дифференциально-диагностического поиска. В связи с этим атрофия лимфоузла, как ведущий признак, должна выноситься в гистологическое заключение.
8) Дерматопический лимфаденит имеет характерную морфологическую картину и выявляется в лимфатических узлах, прилегающих к пораженным областям кожи при различных кожных процессах.
Синдромы, важные в диагностике лимфаденопатий
Характерные клинические синдромы могут помочь клиницисту установить причину лимфаденопатии.
Мононуклеозоподобный синдром
Мононуклеозоподобный синдром характеризуется лимфаденопатией, фарингитом, утомляемостью, слабостью, лихорадкой и появлением атипичных мононуклеаров в периферической крови. Классическим возбудителем инфекционного мононуклеоза является вирус Эпштейна-Барр. Однако этот синдром может вызываться цитомегаловирусом, ВИЧ, токсоплазмой, а также вирусами гепатитов В и С.
Существует категория пациентов с затяжной и рецидивирующей лимфаденопатией, у которых диагноз установить не удается. Многие из этих больных имеют лихорадку и жалуются на выраженную утомляемость вплоть до развития нетрудоспособности. Обследование на многочисленные инфекции не дает результата. Вместе с тем, у многих из этих пациентов по серологическим данным выявляется картина реактивации или перенесенной инфекции вирусом Эпштейна-Барр (EBV) с необычно высоким титром антител к ядерным антигенам EBNA (ЕВV Nuclear Antigen). Интерпретация результатов серологических тестов у этих больных имеет большое значение для определения клинических вариантов ЕВ V инфекции.
Серологическая диагностика CMV инфекции основана на выявлении нарастающего титра антител класса IgM в парных сыворотках в динамике.
Иифекции группы TORCH. К этим инфекциям относится токсоплазмоз (То — toxoplasmosis), краснуха (R — rubella), цитомегаловирусная (С — CMV) инфекция и герпетическая инфекция (Н — herpes simplex virus). Все они могут проявляться с лимфаденопатией и в период беременности вызывать тяжелые пороки развития у плода. Поэтому обследование беременных должно обязв» тельно включать скрининговые исследования этих инфекций.
Первичный очаг и регионарный лимфаденит
Синдром характеризуется наличием кожного очага и регионарным увеличением лимфатических узлов. В этот синдром попадает большинство случаев локальных лимфаденопатий, поскольку первичным очагом может быть любая локальная инфекция. Особую группу составляют риккетсиозы, пере- даваемые с укусами клещей семейства иксодовых. Все риккетсиозы имеют сходную клинику. Инкубационный период составляет чаше всего от 2 до 7 дней, клиническая картина характеризуется лихорадкой и розеолезно- папулезной сыпью, продолжительность заболевания — не более 2 недель. Во многих случаях наблюдается регионарный лимфаденит. В диагностике этих заболеваний имеет значение географический регион. При риккетсиозах комплекс первичного очага (первичный аффект), регионарного лимфаденита и (иногда) лимфангоита носит название первичного комплекса. Под первичным аффектом понимается локальный специфический дерматит в месте присасывания клеща — участок инфильтрации с гиперемией 5-30 мм, часто эволюционирующий в язву.
Болезнь кошачьей царапины (БКЦ) не является редким заболеванием, однако на практике этот диагноз устанавливается редко. БКЦ следует предполагать в случаях, когда у пациента имеется лимфаденопатия и соответствующий эпидемиологический анамнез (контакт с кошкой). Диагностическое значение имеют серологические методы выявления антител к возбудителю заболевания I Bartonella henselae и проведение ПЦР анализа из биоп- татов лимфатических узлов или образования, развившегося в месте проникновения бартонеллы в организм человека (первичного аффекта).
Бубоны
Под бубонами понимают значительное увеличение лимфатических узлов, которое сопровождается их нагноением и распадом. Классическая причина — чума. К этой же категории относятся тулярмия, содоку (болезнь укуса крысы), болезнь кошачьей царапины. В зарубежной литературе для обозначения бубонных поражений используется термин ульцерогландулярный синдром.
Окулогландулярный синдром (офтальмогландулярный синдром)
Определяется как конъюнктивит и увеличение переднеушных лимфоузлов. Чаще всего он обусловлен вирусным кератоконъюнктивитом. Этот синдром может быть манифестацией болезни кошачьей царапины, когда внедрение возбудителя происходит через конъюнктиву, или туляремии. В литературе окулогландулярный синдром нередко называется синдромом Парино. Синдром Парино относится ко всем случаям конъюнктивита и увеличения переднеушных лимфоузлов, включая бартонеллез, грибковые заболевания, в частности паракокцидиоидоз. Отметим, что существует и второй синдром Парино, представляющий собой парез взора вверх, возникающий при гидроцефалии, опухолях шишковидного тела, инсультах.
Язва половых органов + паховый лимфаденит
Этот синдром может быть обусловлен следующими заболеваниями: герпетическая инфекция половых органов, сифилис, мягкий шанкр, венерическая лимфогранулема, травмированные остроконечные кондиломы.
Лимфадениты в паховой зоне могут быть вызваны кандидозом, хламидиозом (другие серотипы хламидий) и микоплазмозом.
Персистирующая генерализованная лимфаденопатия
Увеличение лимфоузлов как минимум в двух областях, кроме паховой, сохраняющееся в течение 3 месяцев, определяется как персистирующая генерализованная лимфаденопатия (ПГЛ). ПГЛ — одно из самых частых проявлений острой фазы ВИЧ-инфекции. Генерализованная лимфаденопатия у больных СПИД может быть вызвана не только вирусом иммунодефицита человека, но и HHV 8-го типа, цитомегаловирусной инфекцией, токсоплазмой, микобактериями, криптококками, трепонемами и, наконец, лимфомой.
Синдром затяжной, персистирующей лимфаденопатии характерен хроническому токсоплазмозу, туберкулезу, бруцеллезу, саркоидозу.
Клинические варианты EBV-инфекции на основании серологических данных
| Клинические варианты | Антитела к IgM-VCA | Антитела к IgG-EA | Антитела к IgG-EBNA |
| Наивный статус | — | — | — |
| Ранняя фаза острой инфекции | + | + | — |
| Поздняя фаза острой инфекции | — | + | + |
| Латентная инфекция | — | — | + |
| Реактивация/атипичная реактивация | + | +/- | + |
| Хроническая персистирующая инфекция | — | -/+ | +, высокий титр |
| VCAI капсидный антиген, ЕА — ранний антиген, EBNA — ядерный антиген
|
Значение клинических признаков при лимфаденопатии
Увеличение селезенки
инфекционный мононуклеоз
лимфатические опухоли
острые н хронические лейкозы
ревматоидный артрит
системная красная волчанка
хронический гепатит с системными проявлениями
Кожные проявления
инфекционный мононуклеоз цитомегаловирусная инфекция ревматоидный артрит системная красная волчанка саркоидоз
лимфатические опухоли сывороточная болезнь риккетсиозы боррелиоз
чума, туляремия и др. инфекции
ВИЧ-инфекция
сифилис
лейшманиоз
Увеит, хориоретинит, конъюнктивит
саркоидоз
токсоплазмоз
болезнь кошачьей царапины, туляремия герпесвирусные инфекции сифилис
Поражение легких и плевры
саркоидоз туберкулез рак легкого
системная красная волчанка герпесвирусные инфекции лимфатические опухоли острые и хронические лейкозы
Суставной синдром
ревматоидный артрит системная красная волчанка саркоидоз
сывороточная болезнь хронический вирусный гепатит ВИЧ-инфекция бруцеллез
иерсиниоз
Лихорадка, резистентная к антибиотикам
инфекционный моноиуклеоз
лимфатические опухоли
ревматоидный артрит
системная красная волчанка
сепсис (включая бактериальный эндокардит)
ВИЧ-инфекция
туберкулез, лейшманиоз
Методы обследования при лимфаденпатиях
Облигатные
- Общий анализ кропи, общий анализ мочи
- ВИЧ, сифилис, гепатиты
- Рентген или КТ грудной клетки
- УЗИ органов брюшной полости
Факультативные_________________________________________________ ____________
- Исследования на герпесвирусы:,СМУ, IBV, вирус простого герпеса 1,2 и др.
| Серологическая диагностика токсоплазмоза, бартонеллеза (болезнь кошачьей
царапины), бруцеллеза, риккетсиозы, боррелиоз и др. инфекционные заболевания
- Биохимия крови (белки, ферменты, билирубин, холестерин, ревматоидные пробы)
- Проба Манту, количественный ИФА на противотуберкулезные антитела
- Специфическая диагностика системной красной волчанки и ревматоидного артрита
- Биопсия лимфатического узла и/или экстранодального очага поражения с гистологическим, цитологическим, иммуногистохимическим и молекулярно-биологическим исследованиями.
- УЗИ лимфатических узлов с допплерографией
- Направление на консультацию к специалисту___________________________________
Таблица 3. Эпидемиологические данные, профессиональные факторы важные в диагностике лимфаденопатий.
| ||||||||||||||||||||||||||||||||||||
Лекарственные препараты, применение которых может вызвать увеличение лимфоузлов (в контексте гиперчувствительность)
| Препарат | Г руина |
| Аллопуринол | Антиметаболит |
| Атенолол (Тенормин) | Антигипертензивнь» препараты |
| Каптоприл | |
| Гидралазин (Апресолин) | |
| Карбамазепин (Тегретол) | Противосудорожные препараты |
| I Фенитоин (Дилантин) | |
| Примидон (Мизолин) | |
| Пенициллин | Антибиотические препфаты |
| Цефалоспорины | |
| Сульфаниламиды | |
| Пириметамин | Противомалярийныепрепараты |
| Хинин | |
| Сулиндак (Клинорил) | НСПВСипротиворевматические препараты |
| Препараты золота |
Заключение по лимфаденопатиям
Увеличение лимфоузлов — симптом, вызывающий серьезные опасения и тревогу у большинства больных. Нам кажется уместным там возможные причины лимфаденопатий, ход диагностичесгого поиска. Решение о временном отказе от биопсии обычно вызывает много вопросов. Необходимо объяснять пациентам, почему мы придерживаемся выжидательной тактики. Однако, воздерживаясь от биопсии необходимо продолжать активное наблюдение, поскольку при многих вариантах лимфом лимфоузлы могут временно уменьшаться в размере. Частота установления этнологического диагноза при неопухолевой лимфаденопатий не может быть равна 100%, поскольку это требует неоправданно обширных исследований при незначимой клинической ситуации. При проведении биопсии и учете харякго* ра изменений в лимфоузлах, указание в заключении доминирующего гистологического признака может повысить диагностическую эффективность,по скольку биопсия не является конечным этапом диагностического поиска при неопухолевых лимфаденопатиях. Важным фактором, позволяющим повысить эффективность диагностики, является тщательность обследования больного перед биопсией, это приводит к уменьшению числа ненужных биопсий. С другой стороны, важнейшим аспектом диагностики лимфадешиан тий является раннее выявление опухолей. Синдром увеличенных периферических лимфатических узлов представляет собой сложную клиническую и патоморфологическую проблему. Необходимо четкое знание многообразия причин увеличения лимфатических узлов, алгоритмов диагностики, наличие лабораторных возможностей в дифференциальной диагностике этого синдрома. Предложенные нами алгоритмы не являются специализированными (для каждой нозологии), но ориентированы на амбулаторный прием гематолога и онколога. А также может быть использованы терапевтами, семейными врачами, хирургами, особенно работающими в амбулаторнополиклиническом звене.
Наиболее частые причины неопухолевой лимфаденопатии, встречающиеся в практике гематолога и методы их диагностики
| Болезнь | Подтверждающий метод диагностики |
| Инфекционный мононуклеоз | Антитела класса IgM к 1 |
| Цитомегаловирусная инфекция | Антитела класса IgM к CMV (нарастающий тигр), ПЦР |
| Токсоплазмоз | Антитела класса IgM к Toxoplasma gondii |
| СПИД | Серологическое исследование |
| Болезнь кошачьей царапины (фелиноз) | Антитела к Bartonella henselae |
| Сифилис | Серологическое исследование |
| Саркоидоз | Биопсия |
| Туберкулез | Проба Манту, биопсия, ПЦР |
| Хламидии, микоплазмы | Специфические антитела, ПЦР |
| Аутоиммунные заболевания (системная красная волчанка, ревматоидный артрит, болезнь Шегрена, дерматомиозит) | Биопсия |
НЕКОТОРЫЕ СТАТИСТИЧЕСКИЕ ДАННЫЕ ТЕСТОВОГО ИССЛЕДОВАНИЯ АЛГОРИТМОВ ДИАГНОСТИКИ ЛИМФАДЕНОПАТИЙ
Алгоритмы диагностики лимфаденопатий были тестированы у 446 больных с лимфаденопатией в специальном исследовании поликлинического отделения ГНЦ. Из них в конечном итоге 148 больных (30%) имели неопухолевую лимфаденопатию, 298 больных (70%) — опухоли. Среди них у 217 (49%) больных была констатирована локальная, у 229 (51%) генерализованная лимфаденопатия.
Полученные данные показали, что спектры этиологической структуры при локальной и генерализованной лимфаденопатиях радикально отличаются. Если при локальной лимфаденопатии соотношение опухоль/не опухоль составляет 1:1 (48% и 52% соответственно), то при генерализованной лимфаденопатии 90% больных имели опухоль, и только 10% — неопухолевую лимфаденопатию. Анализ 217 больных с локальной лимфаденопатией показал, что в 64% случаев локально были увеличены лимфоузлы шейной области, среди них 63% пациентов имели неопухолевую лимфаденопатию, 33%-лимфоидные опухоли, 4%-метастазы рака. В 17% случав выявлено локальное увеличение подмышечных лимфоузлов. Среди них пациенты с неопухолевой лимфаденопатией составили 35%, опухолями лимфоидной при- роды-65%, метастазами рака -6%. В 11% случаев были увеличены надключичные лимфоузлы — в 30% случаев выявлена неопухолевая лимфадснопа- тия, 65% случаев — опухоли лимфоидной природы и в 5%-метастазы раза. Н 8% случаев I локальное увеличение паховых лимфоузлов, среди них соотношение опухоль/неопухоль составило 1:1. Метастазы рака в паховых лимфоузлах выявлено в 6% случаев. Поэтапная диагностика (осмотр, обследование, ревизия полученных данных), на которой основывается диагностический поиск, позволила повысить эффективность дифференциальной диагностики больных с неопухолевыми лимфаденопатиями. Результаты исследования показали, что при локальной ЛАП ключевым диагностическим этапом является осмотр (локальные инфекционные процессы, укусы, царапины, имплантат, высыпание на коже и оценка вероятности опухоли). У 50% больных с локальной лимфаденопатией диагноз был очевиден на первом этапе. При генерализованной ЛАП осмотр позволяет заподозрить диагноз у меньшего числа больных (30%). В основном диагноз ставится после второго этапа- этапа обследований (50%), оставшихся 20% больных диагноз ставится после повторного прохождения этапов диагностического поиска.
В результате внедрения алгоритмов диагностики лимфаденопатий в виде рекомендаций в практику ФГБУ ГНЦ Минздравсоцразвития России диагностика некоторых инфекционных заболеваний (инфекции, вызванной гер- песвирусами, болезнь кошачьей царапины, СПИД, сифилис, токсоплазмоз) стала доступной без биопсии, благодаря прицельной диагностике инфекций и усовершенствования их интерпретации. Анализ этиологической структуры у больных с неопухолевыми лимфаденопатиями, подвергшихся диагностической биопсии, показал, что биопсия имела решающее значение в постановке нозологического диагноза в 42% случаев. Это пациенты с туберкулезным лимфаденитом, саркоидозом, с отложениями чужеродных материалов в лимфоузлах (силикон, липиды, меланин), с системной красной волчанкой и ревматоидным артритом, а также с разными кожными заболеваниями, обследуемые с целью исключения опухоли. В остальных 58% случаев диагноз был установлен по комплексу клинико-лабораторных данных. Число диагностических биопсий лимфатических узлов у больных с неопухолевыми лимфаденопатиями в два раза уменьшилось. Снижение числа биопсий привело к некоторым изменениям в распределении гистологических вариантов.
В частности, более чем в 2 раза (со статистически достоверной разницей) снизилась частота выявления в лимфоузлах фолликулярной гиперплазии. Эго показывает, что снижение было обусловлено именно ненужными биопсиями. Кроме того, достоверно выросла частота выявления синусного гнети* оцитота как ведущего признака. Это говорит о том, что биопсии подвергаются диагностически трудные случаи.
Основную трудность в диагностике представляют больные с гистологически неясной лимфаденопатией и клиническими проявлениями персистирующей инфекции (10% больных). Они были включены в группу шши- ных лимфопролиферативных синдромов». Проведенное исследование позволило нам выявить несколько частых диагностических проблем. Самая важная из них — игнорирование характера поражения лимфоузла при реак- тивной гиперплазии. В результате детального анализа морфологии лимфатических узлов у больных с неопухолевыми лимфаденопатиями были выделены главные и ведущие гистологические признаки, имеющие дифференциально-диагностические значения. Восемь характерных гистологических вариантов поражения лимфоузла для клинициста служили отправной точкой диагностики. Указание гистологом этих вариантов ориентирует клинициста на определенные диагностические исследования. Краткие заключения о том, что в лимфоузле выявлена картина вторичных (неспецифическнх, реактивных) изменений полностью лишает клинициста важного диагностического оружия.
Во многих случаях причиной диагностических ошибок стало недостаточное обследование больных перед биопсией. ВИЧ инфекция всегда должна быть исключена до биопсии! Биопсия лимфоузла при инфекционноммоно- нуклеозе и при других острых вирусных инфекциях нецелесообразна, так как может привести к ошибочной диагностике опухоли. Наше исследование показывает, что СПИД, инфекционный мононуклеоз, фелиноз, токсоплаз- моз, сифилис необходимо исключить серологическими методами до биопсии. Перечисленные инфекции, а также вирусные гепатиты, нередко вызывают мононуклеозоподобный синдром. Поэтому важен целенаправленный поиск атипичных мононуклеаров в мазке периферической крови и определение Т-клеточной клональности.
Нередкой проблемой является неверный выбор лимфоузла. Биопсии подлежат наиболее измененные лимфоузлы, а не наиболее удобные для хирургического удаления. Мы располагаем данными 40 (10%) больных у которых реактивные изменения предшествовали выявлению лимфатических опухолей. Дана характеристика изменений в непораженных опухолью лимфатических узлах у больных с лимфомами и лимфогранулематозом, а именно выявление таких ведущих признаков, как некроза узла и синусного гистиоцитоза, которые с высокой вероятностью свидетельствуют о наличии опухоли в организме. В конечном итоге, у этих больных после повторной биопсии диагностированы лимфома Ходжкина — у 19 больных и неходжкинские лимфомы -у 21 больного. Были вывялены случаи (6%) назначения химиотерапии по поводу предполагаемой лимфомы, тогда как на самом деле изменения в лимфоузле носили реактивный характер. Эти ошибки нередко связаны с плохим качеством гистологических препаратов и невозможностью выполнения иммуногистохимического исследования.
Разработанные нами алгоритмы диагностики лимфаденопатий, в которых ключевую роль играет организация диагностического поиска с обязательным исследованием широкого спектра инфекций, а также клинических, цитоморфологических, иммунологических, молекулярных и серологических методов, позволили повысить диагностическую эффективность при неопухолевых лимфаденопатиях с 58% до 90%. Таким образом, современные диагностические возможности позволяют установить нозологический диагноз в большинстве случаев. Основными требованиями для установления верного диагноза лимфаденопатий является правильный алгоритм действий, а также тесная кооперация разных специалистов.
Разработанные нами алгоритмы диагностики лимфаденопатий имеют несколько принципиальных отличий от всех предложенных ранее алгоритмов диагностики.
- Рекомендации прошли проверку в специальном исследовании.
- Рекомендации не являются специализированными, но ориентированы на амбулаторный прием гематолога и онколога.
- В рекомендации включена диагностика объемных нелимфоидных образований в шейной и подмышечной областях, которые часто принимаются за лимфоузлы.
- Биопсия лимфоузла не считается конечным этапом исследования. Предложен алгоритм послебиопсийной диагностики.
- Значительное место уделено молекулярным и иммуногистохимическим методам диагностики.
Основные заболевания, сопровождающиеся синдромом лимфаденопатии
Опухоли
I опухоли кроветворной системы, чаще всего лимфомогранулематоз, неходжкинские лимфомы и хронический лимфолейкоз. Увеличением лимфоузлов могут сопровождаться любые гемобластозы.
1 метастатические опухоли: чаще всего опухоли молочной железы, опухоли головы и шеи, опухоли легкого, опухоли ЖКТ, почек, предстательной железы, меланома. Большинство опухолей может метастазировать в лимфоузлы.__________________________________________
Иммунные реакции, реакции гиперчувствительности | сывороточная болезнь
- реакции на антиконвульсанты (дифенилгидантоин, карбамазепин), примидон, аллопуринол, индометацин, сульфаниламиды
- поствакцинальные лимфадениты__________________________________
БАКТЕРИАЛЬНЫЕ ИНФЕКЦИИ
Инфекции, передающиеся преимущественно через кожу и слизистые
- пиогенные бактерии, вызывающие банальные лимфадениты (ангины, рожа, и т.д.]
- болезнь кошачьей царапины
- бациллярный ангиоматоз
- содоку (болезнь укуса крысы)
- риккетсиозы (укус клеща плюс лимфаденит):
Марсельская лихорадка (в России — побережье Черного моря)
клещевой сыпной тиф Северной Азии (Новосибирская и Тюменская области, Красноярский край)
дальневосточный клещевой риккетсиоз (Дальний Восток РФ)
- лихорадка цуцугамуши (Приморский край) везикулярный риккетсиоз (Молдавия, Донецк)
- клещевой энцефалит (повсеместно)
- сифилис
- мягкий шанкр
- венерическая лнмфограиулема
- лимфадениты, вызванные другими серотипами хламидий
- микоплазменные инфекции 4
- донованоз (в развивающихся странах)
| споротрихоз (повреждение кожи)
I кожный нокардиоз (повреждение кожи)
I гранулема купальщиков (повреждение кожи)
| кожный лейшманиоз (укус москита)
- мелиоидоз (повреждение кожи)
Имеющие разные пути передачи
- туляремия
- бруцеллез
- чума
- лептоспироз
- листериоз
Передающиеся фекально-оральным путем
- иерсиниоз
- псевдотуберкулез
- брюшной тиф и паратифы А и В ВИРУСНЫЕ ИНФЕКЦИИ
- вирус Эпштейна-Барр I цитомегаловирус
- вирусы простого герпеса
I вирус опоясывающего лишая / ветрянки
- вирус иммунодефицита человека
- вирус кори
- вирус краснухи
- аденовирусы
- парагрипп вирусы, вызывающие острые респираторные инфекции
- вирус гепатита С
МИКОБАКТЕРИАЛ ЬНЫЕ ИНФЕКЦИИ | туберкулез, БЦЖит
- атипичные микобактерии (Mycobacteriurm viumintra cellulara M.scrofulact, М.kansasik др)
- лепра ГРИБЫ
- криптококкоз
- гистоплазмоз
- кокцидиомикоз
ИНФЕКЦИИ, ВЫЗВАННЫЕ ПРОСТЕЙШИМИ И ПАРАЗИТАМИ
- токсоплазмоз
- пневмоцистная инфекция
- трипаносомоз, филяриоз и другие_________
Аутоиммунные заболевания
- ревматоидный артрит
- системная красная волчанка
- дерматомиозит
- болезнь Шегрена
смешанные заболевания соедини тельной ткани
I аутоиммунный гепатит
- Аутоиммунный тирсондит
Неопухолевые лимфадепопатии в контексте клинико-лабораторных синдромов
I | болезнь Кимура
- болезнь Кикучи
- болезнь Кавасаки
I болезнь Кастлемана (ангиофолликулярная лимфоидная гиперплазия)
| синусный гистиоцитоз Розаи-Дорфмана с массивной лимфаденопатией
- прогрессивная трансформация герминальных центров__________________
Атипичные лимфопролиферативные заболевания
■ неклассифицируемые лимфопролиферативные заболевания
- затяжная фолликулярная гиперплазия
| затяжная паракортикальная гиперплазия
- EBV-ассоциированные и другие лимфопролиферативные синдромы у лиц с | иммунодефицитом:
- на фоне врожденных иммунодефицитов
- на фоне иммуносупрессивной терапии (введение антитимоцитарного глобулина, длительный прием метотрексата, азатиоприна, кортикостероидов, циклоспорина, такролимуса)
| после трансплантации
- Х-сцепленная лимфопролиферативная болезнь
- аутоиммунный лимфопролиферативный синдром_____________________
Лимфадепопатии, обусловленные отложениями чужеродных материалов
- дерматопатический лимфаденит (увеличение лимфоузлов, сопутствующее разнообразным кожным процессам)
- белковая лимфаденопатия (отложения в лимфоузлах амилоида)
- липидная лимфаденопатия
- силиконовая лимфаденопатия
- лимфаденопатия, вызванная отложениями металлов (после протезирования суставов, после приема препаратов золота)
- лимфаденопатия после лимфангиографии_________________________
Болезни накопления (инфильтрация лимфоузлов макрофагами, заполненными
отложениям метаболитов липидов)
I болезнь Гоше
| болезнь Ниманна-Пика ___________________________________
Прочие
Основные заболевания, сопровождающиеся синдромом лимфаденопатии
Опухоли
I опухоли кроветворной системы, чаще всего лимфомогранулематоз, неходжкинские лимфомы и хронический лимфолейкоз. Увеличением лимфоузлов могут сопровождаться любые гемобластозы.
1 метастатические опухоли: чаще всего опухоли молочной железы, опухоли головы и шеи, опухоли легкого, опухоли ЖКТ, почек, предстательной железы, меланома. Большинство опухолей может метастазировать в лимфоузлы.__________________________________________
Иммунные реакции, реакции гиперчувствительности | сывороточная болезнь
- реакции на антиконвульсанты (дифенилгидантоин, карбамазепин), примидон, аллопуринол, индометацин, сульфаниламиды
- поствакцинальные лимфадениты__________________________________
БАКТЕРИАЛЬНЫЕ ИНФЕКЦИИ
Инфекции, передающиеся преимущественно через кожу и слизистые
- пиогенные бактерии, вызывающие банальные лимфадениты (ангины, рожа, и т.д.]
- болезнь кошачьей царапины
- бациллярный ангиоматоз
- содоку (болезнь укуса крысы)
- риккетсиозы (укус клеща плюс лимфаденит):
Марсельская лихорадка (в России — побережье Черного моря)
клещевой сыпной тиф Северной Азии (Новосибирская и Тюменская области, Красноярский край)
дальневосточный клещевой риккетсиоз (Дальний Восток РФ)
- лихорадка цуцугамуши (Приморский край) везикулярный риккетсиоз (Молдавия, Донецк)
- клещевой энцефалит (повсеместно)
- сифилис
- мягкий шанкр
- венерическая лнмфограиулема
- лимфадениты, вызванные другими серотипами хламидий
- микоплазменные инфекции 4
- донованоз (в развивающихся странах)
| споротрихоз (повреждение кожи)
I кожный нокардиоз (повреждение кожи)
I гранулема купальщиков (повреждение кожи)
| кожный лейшманиоз (укус москита)
- мелиоидоз (повреждение кожи)
Имеющие разные пути передачи
- туляремия
- бруцеллез
- чума
- лептоспироз
- листериоз
Передающиеся фекально-оральным путем
- иерсиниоз
- псевдотуберкулез
- брюшной тиф и паратифы А и В ВИРУСНЫЕ ИНФЕКЦИИ
- вирус Эпштейна-Барр I цитомегаловирус
- вирусы простого герпеса
I вирус опоясывающего лишая / ветрянки
- вирус иммунодефицита человека
- вирус кори
- вирус краснухи
- аденовирусы
- парагрипп вирусы, вызывающие острые респираторные инфекции
- вирус гепатита С
МИКОБАКТЕРИАЛ ЬНЫЕ ИНФЕКЦИИ | туберкулез, БЦЖит
- атипичные микобактерии (Mycobacteriurm viumintra cellulara M.scrofulact, М.kansasik др)
- лепра ГРИБЫ
- криптококкоз
- гистоплазмоз
- кокцидиомикоз
ИНФЕКЦИИ, ВЫЗВАННЫЕ ПРОСТЕЙШИМИ И ПАРАЗИТАМИ
- токсоплазмоз
- пневмоцистная инфекция
- трипаносомоз, филяриоз и другие_________
Аутоиммунные заболевания
- ревматоидный артрит
- системная красная волчанка
- дерматомиозит
- болезнь Шегрена
смешанные заболевания соедини тельной ткани
I аутоиммунный гепатит
- Аутоиммунный тирсондит
Неопухолевые лимфадепопатии в контексте клинико-лабораторных синдромов
I | болезнь Кимура
- болезнь Кикучи
- болезнь Кавасаки
I болезнь Кастлемана (ангиофолликулярная лимфоидная гиперплазия)
| синусный гистиоцитоз Розаи-Дорфмана с массивной лимфаденопатией
- прогрессивная трансформация герминальных центров__________________
Атипичные лимфопролиферативные заболевания
■ неклассифицируемые лимфопролиферативные заболевания
- затяжная фолликулярная гиперплазия
| затяжная паракортикальная гиперплазия
- EBV-ассоциированные и другие лимфопролиферативные синдромы у лиц с | иммунодефицитом:
- на фоне врожденных иммунодефицитов
- на фоне иммуносупрессивной терапии (введение антитимоцитарного глобулина, длительный прием метотрексата, азатиоприна, кортикостероидов, циклоспорина, такролимуса)
| после трансплантации
- Х-сцепленная лимфопролиферативная болезнь
- аутоиммунный лимфопролиферативный синдром_____________________
Лимфадепопатии, обусловленные отложениями чужеродных материалов
- дерматопатический лимфаденит (увеличение лимфоузлов, сопутствующее разнообразным кожным процессам)
- белковая лимфаденопатия (отложения в лимфоузлах амилоида)
- липидная лимфаденопатия
- силиконовая лимфаденопатия
- лимфаденопатия, вызванная отложениями металлов (после протезирования суставов, после приема препаратов золота)
- лимфаденопатия после лимфангиографии_________________________
Болезни накопления (инфильтрация лимфоузлов макрофагами, заполненными
отложениям метаболитов липидов)
I болезнь Гоше
| болезнь Ниманна-Пика ___________________________________
Прочие
ОСОБЕННОСТИ ДИАГНОСТИКИ И ВЕДЕНИЯ БОЛЬНЫХ С ЛИМФАДЕНОПАТИЯМИ
Консультация гематолога или направление в специализированное гематологическое учреждение пациентов с увеличенными лимфоузлами показано в следующих случаях:
- Любая необъяснимая лимфаденопатия
- Лимфаденопатия с наличием выраженных симптомов интоксикации
- Лимфаденопатия с увеличением печени и селезенки
- Лимфаденопатия с изменениями показателей периферической крови | Отсутствие эффекта от эмпирической антибактериальной терапии
I Персистирование лимфоузлов после адекватного периода наблюдения
Показания к биопсии
Основные показания к биопсии следующие:
- высокая вероятность опухоли по клиническим данным
- необъяснимая ЛАП: после выполнения всех неинвазивных исследований, диагноз не установлен
- диагноз установлен по результатам неинвазивных методов исследования, однако, несмотря на лечение, лимфаденопатия персистирует.
Нельзя назвать размер лимфоузла, который обязательно подлежит биопсии. Тем не менее, у взрослых размер лимфоузла более 3 см вне связи с инфекцией должен рассматриваться как потенциальное показание к биопсии.
Показания к повторной биопсии
В гематологической практике нередко встречаются случаи лимфом, когда для подтверждения диагноза приходится выполнять несколько биопсий,особенно, у пациентов с реактивными лимфоузлами, прилежащих к опухоли или реактивными изменениями, предшествующими выявлению лимфатических опухолей. В редких случаях это связано с неверным выбором лимфоузла. У большинства таких пациентов биопсии подвергается один из наиболее измененных лимфоузлов, и, несмотря на значительное увеличение лимфоузлов и длительный анамнез, по результатам первой биопсии диагноз В установить не удается.
Показанием к повторной биопсии являются следующие гистологические изменения, выявленные в биопсированных лимфоузлах, не пораженных опухолью: 1) синусный гистиоцитоз, 2) паракортикальная реакция с обилием плазматических клеток и макрофагов, 3) склеротические изменения/сосудистая реакция, 4) некроз лимфоузла.
Выбор лимфоузла для биопсии
Неверный выбор лимфоузла ведет к диагностическим ошибкам. Целесообразно придерживаться следующих правил:
- для биопсии выбирают наиболее крупный, измененный и недавно увеличившийся лимфоузел
- физикальные характеристики лимфоузла имеют большее значение, чем локализация. При наличии нескольких конкурирующих лимфоузлов в разных зонах, порядок выбора по информативности: надключичный — шейный — подмышечный — паховый
- не следует биопсировать маленькие лимфоузлы, прилежащие к конгломерату. В таких случаях предпочтительнее парциальная резекция опухоли.
Организация процесса биопсии
Перед выполнением биопсии необходимо сформулировать наиболее ожидаемые результаты, поскольку от этого зависит, куда направить материал. Идеальным способом сохранения ткани лимфоузла для дальнейших исследований является глубокая заморозка ткани. Во многих случаях одного морфологического исследования недостаточно. Кроме него материалы, полученные при биопсии, могут быть исследованы:
- микробиологическими методами (посевы на среды, культуру ткани и пр.)
- ПЦР на разнообразные инфекционные агенты (герпесвирусы, бартонел- лы, микобактерии, токсоплазмы и пр.) и для определения Т и В клеточной клональности.
Пункция лимфоузла
Может использоваться исключительно как ориентировочный метод диагностики в онкогематологической практике. Постановка диагноза лимфопролиферативного заболевания по пункции лимфоузла принципиально невозможна. Если вопрос касается первичной диагностики, следует выполнять биопсию. Обязательно проводить наряду с гистологическим также цитологическое исследование отпечатка биоптата.
Показания к пункции лимфатического узла:
- солитарное увеличение лимфоузла, без образования конгломератов (метастатическое поражение лимфоузлов, как правило, не сопровождается образованием конгломератов) при отсутствии косвенных данных за лимфопролиферативный процесс;
- жидкостный характер образования по ультразвуковым данным;
- получение материала для дополнительных исследований (например, молекулярных), когда биопсия уже выполнена.
Значение дополнительных исследований
Ультразвуковое исследование лимфатических узлов помогает:
- отличить лимфоузел от других образований
- точно определить размеры лимфоузлов, их количество и локализацию
- определить структуру лимфоузла
- дополнительное цветовое допплеровское картирование показывает варианты кровотока, т. е. васкуляризацию лимфоузла и позволяет отличить свежий процесс в лимфоузле от перенесенного в прошлом и оставившего только склеротические изменения, а иногда позволяет с высокой вероятностью недозревать опухолевый процесс и оценить активность остаточного опухолевого образования.
Компьютерная томография имеет преимущество перед УЗИ в тех случаях, когда необходимо оценить состояние лимфоузлов в недоступной для ультразвука локации, например, ретроперитонеальных и средостенных лимфоузлов.
Вопрос назначения антибиотиков
Чрезвычайно распространена практика назначения больным с необъяснимой лимфаденопатией эмпирической антибактериальной терапии. Антибиотики должны назначаться только при наличии четких данных о бактериальной природе заболевания и, при возможности, с учетом чувствительности возбудителя.
Вопрос о назначении эмпирической антибактериальной терапии при необъяснимой ЛАП не решен до сих пор, однако, широкое распространение антибиотикоустойчивых форм микроорганизмов говорит о необходимости воздерживаться от назначения антибиотиков без прямых показаний. Поскольку лимфаденопатия является не самостоятельным заболеванием, а синдромом, назначение антибактериального лечения зависит от установленного диагноза. Тем не менее, практика назначения антибиотиков чрезвычайно распространена, и этот вопрос обсуждается в литературе [10]. Большинство авторов отмечают, что антибиотики могут быть назначены при наличии явного инфекционного очага в регионарной зоне.
Если очага нет, показанием к эмпирической терапии антибиотиком широкого спектра является комбинация следующих признаков [14]:
- увеличение боковых шейных лимфоузлов, воспалительного характера
- возраст — моложе 30 лет
- недавно перенесенная инфекция верхних дыхательных путей
- негативные результаты серологических исследований на самых частых и вероятных возбудителей
- отсутствие признаков острофазной реакции (повышение СОЭ, С- реактивного белка, ЛДГ, 2-микроглобулина)
Физиотерапия
Физиотерапия включена в стандарты оказания медпомощи при абсцедирующих лимфаденитах и аденофлегмонах в центрах амбулаторной хирургии с однодневным стационаром (см. приказ Комитета Здравоохранения Правительства Москвы от 27 мая 2002 г N270). Физиотерапия может применяться в стадии реконвалесценции после гнойных лимфаденитов. Применение физиотерапии при лимфаденопатии неясного генеза опасно и недопустимо.
Группы периферических лимфоузлов, зоны дренирования и дифференциальный диагноз по локализации.
Увеличение лимфоузлов в некоторых областях поражения чаще связано с определенными болезнями. Увеличение затылочных лимфоузлов обычно вызвано инфекцией кожи головы, краснухой. Одностороннее увеличение передних околоушных лимфоузлов связано с патологией конъюнктивы и век, болезнью кошачьей царапины, эпидемическим кераз’иконыонктивитом и аденовирусной инфекцией. Увеличение подчелюстных и шейных лимфоузлов вызвано инфекцией зубов, десен, щек, гортани и глотки, но может быть проявлением метастаза рака и лимфомы. Увеличение надключичных лимфоузлов I очень серьезный симптом, практически всегда свидетельствующий об опухоли — метастазе рака или лимфомы, располагающихся в грудной клетке или животе (90% у лиц старше 40 лет и 25% у лиц моложе 40 лет). Увеличение надключичного лимфоузла справа обычно вызвано опухолью средостения, легкого, пищевода. К левому лимфатическому узлу лимфа приходит от органов грудной клетки и брюшной полости (Вирховская железа). Его увеличение может быть симптомом опухоли яичников, семенников и предстательной железы, мочевого пузыря, почек, поджелудочной железы, желудка. Нечасто увеличение надключичных лимфоузлов обусловлено воспалительным процессом в грудной клетке и брюшной полости. Увеличение подмышечных и локтевых лимфоузлов может быть вызвано травмой кистей и рук. Увеличение подмышечных и паховых лимфоузлов обычно обусловлено грибковой инфекцией или травмами ног и стоп или инфекцией урогенитальной сферы. Очень редко обнаруживаемый параумбиликальный лимфоузел (узел сестры Джозефины) может быть признаком опухоли органов живота или таза. Суммарные данные локализации лимфоузлов, зоны дренирования и наиболее частые причины увеличения лимфоузлов представлены в Приложении, таблица 8. На практике точное соответствие лимфоузла зоне дренирования не всегда соответствует, поэтому такая таблица носит условный, ориентировочный характер.
Перечень заболеваний, протекающих с лимфаденопатией
Перечень болезней, приводящих к увеличению лимфоузлов можно упорядочить по-разному. Некоторые авторы предпочитают классифицировать причины лимфаденопатий по патогенетическому принципу [3,4]. Другие работы носят более практичный характер и ориентированы на дифференциальный диагноз [1,11,12,16,18]. Сравнение перечней болезней и выделяемых авторами групп показывает два основных отличия:
- Перечень причин может быть более или менее подробным. Это особенно касается такого раздела как метастатическое поражение лимфоузлов.
Большинство опухолей может метастатировать в лимфатические лнмфвуэ» лы, поэтому перечень всегда будет неполным
Авторы придерживаются ратной группировки лимфаденошггаш,В‘ЯвОТ» симости от большей направленности на этиологическое или сиидромвлиое подразделение. Так, несколько болезней с неизвестной этиологией незом включаются авторами в разные категории. Например, граиулемяоз- ные лимфадениты относятся к разным категориям. В Приложении,таблица 9, представлены обобщенные данные перечней заболеваний, протекшищпк с лимфаденопатией, созданной на основании анализа литературы и собственного опыта [7]. В списке включены те заболевании, при которых лимфаденопатия может быть предметом дифференциального диагноза.
Лимфаденопатия у детей и взрослых
Детский хирург, врач УЗИ Эктов Денис Борисович
Онколог Ярема Владимир Иванович
За 10 летнюю практику, в клинике Доктор Анна, мы наблюдали более 500 пациентов (детей и взрослых) с увеличенными периферическими лимфоузлами. Очень важно работать в команде с врачом УЗИ, хирургом, иногда онкологом. Опытный врач УЗИ по структуре лимфоузла должен сказать с чем имеем дело.
Опытный хирург под контролем датчика УЗИ сможет провести биопсию или удалить поствоспалительный соединительнотканный клубок ювелирным способом.
И конечно нужно работать в команде с педиатром или терапевтом, которые назначат рациональную антибиотикотерапию пациенту на основании бактериологического исследования и там где нужно, насторожат или успокоят пациента.
В нашей клинике есть такие специалистами являются детский хирург, врач УЗИ Эктов Денис Борисович, педиатр, врач УЗИ Ликунов Евгений Борисович, онколог Ярема Владимир Иванович.
Лимфаденопатия (ЛАП) – увеличение лимфатических узлов любой природы. Лимфаденит – увеличение лимфатического узла, обусловленное воспалительной реакцией непосредственно в ткани узла. При этом воспалительная реакция вызвана тем, что возбудитель или иные субстанции попадают непосредственно в лимфатический узел. Лимфаденит отличается от увеличения лимфатического узла, обусловленного реакцией на удаленный очаг локальной инфекции, на генерализованную инфекцию или аутоиммунный/иммунный процесс.
Клинически, до биопсии, провести границу между лимфаденитом и реактивной гиперплазией лимфатического узла невозможно у большинства больных. Увеличение лимфатических узлов до биопсии можно трактовать как лимфаденит в следующих случаях:
- четкая ассоциация увеличенных лимфатических узлов с первичным очагом воспаления, с расположением в одной или смежных анатомических областях;
- наличие отчетливых признаков локального воспаления: покраснение кожи над лимфатическим узлом, спаянность лимфатического узла с кожей или подкожной клетчаткой, флюктуация, образование свища;
- увеличение лимфатических узлов в контексте инфекционного заболевания, когда диагноз установлен исходя из других доминирующих признаков.
Исходя из природы увеличения лимфатических узлов, выделяются опухолевые и неопухолевые формы ЛАП.
Пальпируемые лимфатические узлы выявляются чаще у детей и подростков, чем у взрослых, поскольку в детском возрасте происходят многочисленные контакты с «новыми» возбудителями. У детей лимфатические узлы размером до 1,0-1,5 см считаются нормальными.
Наличие или отсутствие болезненности совершенно не позволяет исключить опухоль. Каменная плотность лимфатического узла – признак онкологии, метастазировавшего в лимфатический узел, лимфома, лимфогранулематоз. Плотные лимфатические узлы характерны для лимфатических опухолей. Более мягкие лимфатические узлы – признак инфекционного воспалительного процесса. В лимфатических узлах с нагноением может выявляться флюктуация.
Спаянность. К спаянности могут приводить как неопухолевые процессы (туберкулез, саркоидоз, паховая лимфогранулема), так и опухоли.
Незначимая лимфаденопатия отличается от остаточной тем, что у пациентов в анамнезе нет документированного эпизода инфекции. Особенно часто встречается у детей и молодых людей. Наиболее характерным примером незначимой лимфаденопатии является увеличение подчелюстных и паховых лимфатических узлов. Увеличение лимфатических узлов в этой зоне связано с их близостью к «входным воротам» множества инфекций, большинство из которых протекают субклинически. Пациенты с незначимой ЛАП подлежат наблюдению (IV C).
Конституциональная ЛАП встречается у детей.
Мононуклеозоподобный синдром
Мононуклеозоподобный синдром характеризуется лимфаденопатией, фарингитом, утомляемостью, слабостью, лихорадкой и появлением атипичных мононуклеаров (широкоплазменные лимфоциты) в периферической крови. Классическим возбудителем инфекционного мононуклеоза является вирус Эпштейна-Барр. Однако этот синдром может вызываться цитомегаловирусом, HHV 6-го типа, ВИЧ, токсоплазмой, а также вирусами гепатитов В и С.
Существует категория пациентов с затяжной и рецидивирующей лимфаденопатией, у которых диагноз установить не удается. Обследование на многочисленные инфекции не дает результата. Вместе с тем, у многих из этих пациентов по серологическим данным выявляется картина реактивации или перенесенной инфекции вирусом Эпштейна-Барр (EBV) с необычно высоким титром антител к ядерным антигенам EBNA (EBV Nuclear Antigen).
Первичный очаг и регионарный лимфаденит.
Синдром характеризуется наличием кожного очага и регионарным увеличением лимфатических узлов. В этот синдром попадает большинство случаев локальных лимфаденопатий, поскольку первичным очагом может быть любая локальная инфекция. Болезнь кошачьей царапины (БКЦ) не является редким заболеванием, однако на практике этот диагноз устанавливается редко. БКЦ следует предполагать в случаях, когда у пациента имеется лимфаденопатия и соответствующий эпидемиологический анамнез (контакт с кошкой). Диагностическое значение имеют серологические методы выявления антител к возбудителю заболевания – Bartonella henselae и проведение ПЦР анализа из биоптатов лимфатических узлов или образования, развившегося в месте проникновения бартонеллы в организм человека (первичного аффекта) (IIB).
Консультация онкогематолога или направление в специализированное гематологическое учреждение пациентов с увеличенными лимфатическими узлами показано в следующих случаях:
- любая необъяснимая лимфаденопатия;
- лимфаденопатия с наличием выраженных симптомов интоксикации при отсутствии клинических признаков инфекционного заболевания;
- лимфаденопатия с увеличением печени и селезенки;
- лимфаденопатия с изменениями показателей периферической крови;
- отсутствие эффекта от эмпирической антибактериальной терапии.
Любой неясный лимфоузел нельзя выпускать из под наблюдения и необходимо хорошо обследовать пациента, когда я писал диссертацию, я узнал точную статистику онкогематологии у детей и взрослых, и за 500 сложных случаев, только у 3 был сложный диагноз. Там где нужно — назначаем антибиотик внутривенно и капаем, там где не нужно — просто наблюдаем. Пункция и цитология не информативны, гистологию после удаления лимфоузла отправляем в 3 разных места во избежания ошибки, которая может стоить жизни пациента.
Метастазы в лимфоузлы брюшной полости, забрюшинного пространства и малого таза
Лимфоузлы брюшной полости и забрюшинного пространства и малого таза — лечение распространенного рака
В случае, если опухоль не была обнаружена на ранней стадии, она начинает свое распространение в другие части организма. Одной их наиболее частых «мишеней» метастазирования становятся лимфоузлы. При этом большинство злокачественных опухолей органов брюшной полости дают метастазы в близлежащие отделы лимфатической системы.
А это значит, что с высокой долей вероятности пациенту, одновременно с лечением первичной опухоли предстоит лечение метастазов в лимфоузлы брюшной полости, забрюшинного пространства и малого таза. В современных условиях тактика лечения предусматривает одновременное лечение первичной опухоли и метастазов в лимфоузлы КиберНожом (радиохирургия), либо хирургическое удаление пораженных лимфоузлов (если проводилось хирургическое лечение первичной опухоли), а также лучевую терапию пораженных лимфоузлов, либо тех, на которые с высокой долей вероятности мог распространиться опухолевый процесс. Также в качестве лечения метастазов (в том числе и в лимфоузлы) широко применяется химиотерапия.
Сочетанное лечение метастазов в лимфоузлы
Традиционно, локальное распространение клеток первичной опухоли в в близко расположенные лимфоузлы встречается довольно часто. В случае, если выбор методом радикального лечения была избрана хирургия, пациенту рекомендовано удаление близлежащих лимфоузлов. Если лимфоузлы поражены отдаленными метастазами (лимфогенное метастазирование), их хирургическое лечение (второе хирургическое вмешательство) может быть затруднено ввиду тяжести состояния пациента либо большого объема требуемого вмешательства.
В случае наличия множественных метастазов пациенту показана химиотерапия, а для лечения единичных метастазов в мировой практике широко применяется высокоточная лучевая терапия IMRT. Также, лучевая терапия комбинируется с хирургическим лечением первичной опухоли, после которого большинство мировых протоколов предусматривают облучение ложа удаленной опухоли и лимфоузлов.
Метастазы в лимфоузлы брюшной полости и забрюшинного пространства, план лучевой терапии IMRT на современном линейном ускорителе
Лечение метастазов в лимфатическую систему на КиберНоже
Радиохирургическая система КиберНож — самый эффективный метод борьбы с метастазами рака
Во многих случаях для того, чтобы провести лечение метастазов в лимфоузлы не обязательно применять хирургическое вмешательство, которое связано с необходимостью проведения наркоза, повреждением здоровых тканей во время доступа к метастазу, а также восстановительным периодом на время заживления. Такой бескровной альтернативой традиционной хирургией является стереотаксическая радиохирургия, реализуемая на системе КиберНож.
Однозначной рекомендации том, что любой метастаз в лимфоузел подлежит лечению на КиберНоже, не существует. В ряде случаев лечение метастазов в лимфоузлы брюшной полости, забрюшинного пространства и малого таза большей эффективности можно добиться радикальным лечением на высокоточном линейном ускорителе (IMRT). Поэтому, как и любое другие лечение, радиохирургия на КиберНоже для метастазов в лимфоузлы назначается после проведения междисциплинарного консилиума, на котором врачи различных специализаций рассматривают все аспекты конкретного случая с тем, чтобы определить максимально эффективную схему лечения.
Если пациенту показана радиохирургия на КиберНоже, проводится предварительное планирование, во время которого на основание данных КТ- и МРТ-диагностики будет создана объемная модель взаимного расположения пораженного лимфатического узла, окружающих его здоровых тканей, а также будет учтены расположенные вблизи структуры организма, в которые недопустима подача ионизирующего излучения.
Во время каждого из сеансов лечения (фракций) КиберНож на основании плана лечения подаст множество одиночных пучков ионизирующего излучения, на пересечении которых будет сформирована зона высокой дозы, отвечающая форме и объему метастаза в лимфатический узел. Кроме того, лечение метастазов на КиберНоже может включаться в состав фракции (сеанса) по лечению первичной опухоли или других метастазов.
Как правило, стоимость лечения на КиберНоже ниже, чем при хирургическом вмешательстве, т.к. нет необходимости в наркозе и восстановительном периоде.
Диагностика
Компьютерная томография (КТ) не всегда позволяет дифференцировать метастазы и неизмененную ткань лимфатических узлов. Магнитно-резонансная томография (МРТ) имеет небольшое преимущество перед КТ, потому что МРТ позволяет с большей точностью определять стадию опухолевого процесса органов малого таза.
Что такое метастазы и откуда они берутся?
У значительного числа больных при росте опухоли, которая не получила достаточного или своевременного лечения, в близлежащих и удаленных органах появляются метастазы — вторичные опухолевые узлы. Лечение метастазов проходит легче, когда они имеют небольшие объемы, но микрометастазы и циркулирующие опухолевые клетки, часто не обнаруживаются доступными способами диагностики.
Метастазы могут возникать в виде единичных узлов (единичные метастазы), но могут быть и множественными. Это зависит от особенностей самой опухоли и стадии ее развития.
Различают следующие пути метастазирования раковых опухолей: лимфогенный, гематогенный и смешанный.
- лимфогенные — когда опухолевые клетки, проникнув в лимфатический узел, с током лимфы проходят в ближайшие (регионарные) либо отдаленные лимфоузлы. Раковые опухоли внутренних органов: пищевода, желудка, толстой кишки, гортани, шейки матки нередко направляют опухолевые клетки данным путем в лимфатические узлы.
- гематогенные — когда раковые клетки, проникая в кровеносный сосуд, с током крови проходят в иные органы (легкие, печень, кости скелета и т.д.). Данным путем появляются метастазы от раковых опухолей лимфатической и кроветворной ткани, саркомы, гипернефромы, хорионэпителиомы.
Лимфатические узлы брюшной полости подразделяются на пристеночные и внутренностные:
- пристеночные (париетальные) узлы концентрируются в поясничной области. Среди них выделяют левые поясничные лимфатические узлы, к которым относятся латеральные аортальные, предаортальные и постаортальные узлы, промежуточные поясничные узлы, располагающиеся между воротной и нижней полой венами; и правые поясничные узлы, включающие в себя латеральные кавальные, предкавальные и посткавальные лимфатические узлы.
- внутренностные (висцеральные) узлы располагаются в несколько рядов. Часть их располагается на пути лимфы от органов по ходу крупных внутренностных сосудов и их ветвей, остальные собираются в области ворот паренхиматозных органов и около полых органов.
Лимфа от желудка поступает в левые желудочные узлы, располагающиеся в области малой кривизны желудка; левые и правые желудочно-сальниковые узлы, залегающие в области большой кривизны желудка; печеночные узлы, следующие вдоль печеночных сосудов; панкреатические и селезеночные узлы, находящиеся в воротах селезенки; пилорические узлы, направляющиеся по ходу желудочно-двенадцатиперстно-кишечной артерии; и в кардиальные узлы, образующие лимфатическое кольцо кардии.
При раковых опухолях в брюшной полости (желудка) и полости малого таза (яичника) возникает диссеминация процесса по брюшине в форме мелких «пылевых» метастазов с развитием геморрагического выпота — асцита.
Метастатический рак яичника может возникать из любого органа, пораженного раком, но чаще всего наблюдается при раке желудка, откуда опухолевые клетки заносятся либо током крови, либо ретроградно по лимфатическим путям (опухоль Крукенберга). Метастатический рак яичника обладает быстрым ростом и более злокачественным течением. Чаще поражаются оба яичника. Опухоль рано переходит на брюшину малого таза, образуя множественные бугристые опухолевые узлы.
При метастазировании раков яичника в различные органы на первом месте стоят метастазы в брюшину, на втором месте – в забрюшинные лимфатические узлы, затем – большой сальник, подвздошные лимфатические узлы, печень, малый сальник, второй яичник, плевру и диафрагму, лимфатические узлы брыжейки, брыжейку топкой кишки, параметральную клетчатку, паховые лимфатические узлы, легкие, селезенку, матку, шейные лимфатические узлы, почки, надпочечники, пупок.
ТУЛЯРЕМИЯ КАК ПРИЧИНА ЛИМФАДЕНОПАТИЙ У ВЗРОСЛЫХ И ДЕТЕЙ | Утенкова
1. Cross A.R., et al., Zoonoses under our noses, Microbes and Infection (2018), https://doi.org/10.1016/j.micinf.2018.06.001
2. Rabiee MH, Mahmoudi A, Siahsarvie R. et al. Rodentborne diseases and their public health importance in Iran. PLoS. Negl. Trop. Dis. 2018; 12(4): e0006256. https://doi.org/10.1371/journal.pntd.0006256
3. Nakamuraa K, Fujitab H, Miurac T. et al. A case of typhoidal tularemia in a male Japanese farmer. Int. J. Infect. Dis. 2018; Jun 7; 71:56-58. http://dx.doi.org/10.1016/j.ijid.2018.03.023
4. Rydén P, Sjöstedt A & Johansson A. Effects of climate change on tularaemia disease activity in Sweden, Global Health Action,2009; 2:1, 2063, DOI: 10.3402/gha.v2i0.2063
5. Faber M, Heuner K, Jacob D, Grunow R. Tularemia in Germany—A Re-emerging Zoonosis. Front. Cell. Infect. Microbiol. 2018; 8:40. doi: 10.3389/fcimb.2018.00040
6. Şaban Gürcan Epidemiology of Tularemia. Balkan. Med. J. 2014; 31:3-10
7. Melikjanyan S, Palayan K, Vanyan A, et al. Human Cases of Tularemia in Armenia, 1996–2012. Am. J. Trop. Med. Hyg., 2017; 97(3): 819–825 doi:10.4269/ajtmh.16-0605
8. Myrtenna K, Marinov K, Johansson A, et al. Introduction and persistence of tularemia in Bulgaria//Infection Ecology and Epidemiology. 2016; 6: 32838 – ttp://dx.doi.org/10.3402/iee.v6.32838
9. Anand N, Deochand O, Murphy R. Imaging Findings of Ulceroglandular Tularemia. Radiology Case. 2017; Jan; 11(1):1-6: DOI: 10.3941/jrcr.v11i1.2983
10. Kumar R, Mansour M, Brunetto J, et al. Difficulty in the Clinical Diagnosis of Tularemia: Highlighting the Importance of a Physical Exam. Case Reports in Pediatrics Volume 2018, Article ID 9682815, 4 pages https://doi.org/10.1155/2018/9682815
11. Русев, И.Т. Эпидемические вспышки и эпизоотии туляремии, как последствия авиационных бомбардировок в Косове / И.Т. Русев, В.Н. Закусило // Вестник Днепропетровского Университета. Биология. Медицина. – 2012. – Т. 3, № 2. – С. 71–80.
12. Кудрявцева, Т.Ю. Эпидемиологический и эпизоотологический анализ ситуации по туляремии в Российской Федерации в 2016 г., прогноз на 2017 г. / Т.Ю. Кудрявцева [и др.] // Проблемы особо опасных инф. – 2017. – № 2. – С.13–18.
13. Дмитриева, Г.М. Эпидемиологическая и эпизоотическая ситуация по туляремии в Красноярском крае / Г.М.Дмитриева [и др.] // Национальные приоритеты России. – 2017. – №4. – С. 102–105
14. Куликалова, Е.С. Туляремия в Сибири и на дальнем Востоке в период с 2005 по 2016 г. / Е.С.Куликалова [и др.] // Инфекционные болезни: новости, мнения, обучение. – 2018. – № 2. – С. 115–121.
15. О состоянии санитарно-эпидемиологического благополучия населения в Российской Федерации в 2017 году: Государственный доклад. – М.: Федеральная служба по надзору в сфере защиты прав потребителей и благополучия человека, 2018. – 268 с. (http://www.rospotrebnadzor.ru/upload/iblock/c51/gd_2017_seb.pdf)
16. Титова, Л.В. Туляремия в Архангельской области: клинико-эпидемиологическая характеристика / Л.В.Титова [и др.] // Журнал инфектологии. – 2016. – № 2. – С. 78–84.
17. Гнусарева, О.А. Молекулярно- эпидемиологический анализ вспышки туляремии в Ставропольском крае в 2017 г. / О.А. Гнусарева [и др.] // Инфекционные болезни: новости, мнения, обучение. – 2018. – № 3. – С. 57–61.
18. Мещерякова, И.С. Туляремия: современная эпидемиология и вакцинопрофилактика / И.С. Мещерякова // Эпидемиология и Вакцинопрофилактика. – 2010. – № 2. – С. 17–22.
Увеличенные лимфоузлы. Вам к онкологу или к терапевту?
Каждое третье обращение к онкологу в социальных сетях или на порталах удаленного консультирования формулируется примерно так: «спасите-помогите, у меня увеличенные лимфоузлы».
Как правило, пишут молодые люди, обычно от 18 до 25 лет, и я не помню случая, когда в итоге выяснялось, что ситуация требует лечения у онколога. Чаще всего увеличение лимфоузлов вызывали больной зуб, горло, конъюнктивит и так далее.
Понятно, что страх и опасения за свое здоровье в таких случаях заставляют сразу же бежать к онкологу.
Однако так ли все просто, и стоит ли закатывать глаза по поводу любого обращения с увеличенным л/узлом?
Моя личная статистика показывает: если человек пришел на очную консультацию, он уже один из тех немногих, у кого ситуация не ограничилась банальным «поболело и прошло».
Разберем подробнее, как устроена лимфатическая система и поймем природу увеличенных лимфоузлов.
Факт №1
Лимфатические узлы — неотъемлемая часть нашего организма.
Всего их порядка нескольких сотен и располагаются они обычно вдоль лимфатических сосудов, которые обычно проходят вдоль крупных венозных сосудов.
Лимфатические сосуды дренируют лимфу (межтканевая жидкость) и «фильтруют» ее через лимфатические узлы, где армия лимфоцитов готова расправиться почти с любой заразой.
Факт №2
Лимфатические сосуды — это не что-то абстрактное.
Стоит пересечь или перевязать их, например, при операции на подмышечных лимфатических узлах по поводу рака молочной железы, и с большой вероятностью разовьется лимфостаз — отек конечности, который, опять-таки, с большой вероятностью не пройдет.
Наиболее видимые для нас с точки зрения осмотра — так называемые периферические лимфатические узлы (шейные, надключичные, подмышечные и паховые) могут увеличиваться, и это в большинстве случаев проявления реактивной лимфаденопатии — воспалительной реакции, свидетельствующей о борьбе с инфекцией.
Факт №3
Чаще всего воспаляются шейные и подчелюстные л/узлы, потому что в лицевом отделе черепа множество открытых слизистых и связанных с ними инфекций.
Воспаленное горло, кариозные или гнилые зубы, ушные и глазные бактериальные и вирусные инфекции — наиболее частые причины шейной лимфаденопатии. По тому же принципу реагируют подмышечные и паховые л/узлы.
Поэтому, если беспокоит лимфатический узел, в первую очередь нужно пойти к терапевту, стоматологу, ЛОР-врачу.
При непонятном генезе лимфаденопатии врач назначит УЗИ, и в процессе этого исследования внимание будет направлено в основном не на размер л/узла, а на его форму и дифференцировку структуры.
Факт №4
Понять природу увеличения лимфатических узлов по вотсапу или во время телемедицинской консультации невозможно.
Увеличение лимфатического узла даже до 1,5-2 см в отсутствие нарушения дифференцировки.
Факт №5
Лимфатические узлы увеличиваются при онкологических заболеваниях, потому что в лимфатические сосуды, дренирующие определенную зону, попадают раковые клетки, которые потом оседают в «фильтрах» (лимфатических узлах) в виде метастазов и начинают там расти.
Такие лимфатические узлы не уменьшаются после лечения инфекционных заболеваний, а только увеличиваются, сливаясь с другими лимфатическими узлами в конгломераты, выходят за пределы л/узла и фиксируют его в окружающих тканях. Такие лимфатические узлы редко болезненны, они плотные, очень плотные.
Часто при онкологических заболеваниях лимфоузлы поражаются «цепочкой», хорошо определяемой при пальпации. При лимфомах конгломераты часто видны со стороны. Конечно, с такими проявлениями надо идти к онкологу и гематологу.
При подозрительных узлах в отсутствие других причин будет выполнена биопсия. Это либо прокол иглой с забором материала, либо операция по полному удалению лимфатического узла для проведения гистологического исследования.
Подведем итоги
Большинство случаев увеличения лимфатических узлов связано с воспалительными процессами. УЗИ позволяет оценить структуру лимфатического узла и помогает доктору решить вопрос о необходимости биопсии.
И самое главное — прежде чем отправиться с увеличенным лимфатическим узлом к врачу-онкологу, необходимо обратиться хотя бы к терапевту, который проведет осмотр и попытается исключить банальные вещи.
Не болейте!
Почитать Instagram Руслана Абсалямова можно здесь. больных заболевание начинается остро, отмечается значительное повышение температуры, головная боль, слабость, мышечные и суставные боли, нарушаются сон и аппетит. Могут быть легкие ознобы, которые чередуются с повышенной потливостью. С первых дней болезни беспокоят боли в горле, которые усиливаются при глотании. Одновременно наблюдаются гиперплазия лимфатических узлов и затрудненное носовое дыхание. Наиболее ярко перечисленные симптомы становятся выражены к 4-5-му дню болезни; в этот же период определяется увеличение размеров печени и селезенки, в крови появляются атипичные мононуклеары.
В ряде случаев может иметь место и подострое начало заболевания с продромальными явлениями: на фоне общего недомогания отмечаются субфебрильная температура тела, нерезко выраженные катаральные изменения со стороны верхних дыхательных путей.
У отдельных больных ведущей жалобой является боль в животе, чаще в правой подвздошной области, иногда наблюдаются тошнота и рвота, вздутие живота, задержка стула или понос.
Заболевание может развиваться и незаметно; при этом первым симптомом, который заставляет больного обратиться к врачу, является увеличение лимфатических узлов
Однако наиболее характерными для инфекционного мононуклеоза симптомами являются: лихорадка, тонзиллит, генерализованная лимсраденопатия и гепатосппеномеаалия.
Температурная реакция очень вариабельнаи может сохраняться от 1-2 дней до 3 нед и дольше. У 1/3 больных в первые дни температура тела субфебрильная и отчетливо повышается до 38 «С и выше только к концу первой недели заболевания. Более высокая и продолжительная лихорадка отмечается у взрослых и детей старшего возраста. У отдельных больных наблюдается двух- и трехволновая лихорадка с периодами апирексии в несколько дней. В среднем длительность лихорадки составляет 6-10 дней.
Какой-либо типичной температурной кривой при инфекционном мононуклеозе не существует. Снижается температура тела чаще литически, что совпадает с улучшением общего состояния и с уменьшением выраженности других симптомов болезни. Необходимо отметить, что после основной волны лихорадки часто сохраняется субфебрильная температура тела.
Температурная реакция сочетается с другими симптомами, в первую очередь — с изменениями в глотке. Небольшая гиперемия в зеве и гиперплазия миндалин наблюдаются у многих больных с первых дней болезни. Нередко эти изменения сочетаются с поражением носоглотки. Клинически это проявляется затрудненным носовым дыханием и гнусавым оттенком голоса. Одновременно отмечается значительная отечность небных миндалин, которые могут соприкасаться друг с другом. Если удастся осмотреть заднюю стенку глотки, то обнаруживают ее отек и гиперемию с явлениями гиперплазии лимфоидной ткани; у части больных задняя стенка глотки может быть покрыта густой слизью. Через 3-4 дня после начала болезни на миндалинах появляются различной величины рыхлые, творожи стовидные налеты, легко снимаемые шпателем. В отдельных случаях налеты могут локализоваться на задней стенке глотки, у корня языка и даже на надгортаннике. Изменения в зеве сопровождаются лихорадкой. Длительность поражения глотки составляет 10-15 дней; при своевременном и адекватном лечении ангина проходит быстрее.
У больных с удаленными миндалинами реакция лимфоидной ткани глотки проявляется в виде увеличения боковых валиков и гранул задней стенки глотки.
Температурная реакция и изменения в глотке сочетаются с развитием лимфаденопатии. Часто увеличены все лимфатические узлы, но наиболее выражено увеличение шейных лимфоузлов, особенно тех, которые располагаются по заднему краю грудино-ключично-сосцевидной мышцы; они могут иметь вид цепочки или пакета. У детей младшего дошкольного возраста лимфатические узлы могут образовывать большие конгломераты диаметром до 4-6 см. У детей школьного возраста и у взрослых лимфатические узлы увеличиваются до 2-3 см, создавая «фестончатое» очертание контуров шеи. Иногда у взрослых может быть небольшое увеличение лимфатических узлов, которое остается незамеченным.
Увеличенные лимфатические узлы почти не вызывают болевых ощущений, не спаяны между собой и окружающей клетчаткой. При пальпации они «сочные», плотновато-эластичные, подвижные. Периаденит, покраснение кожи и нагноительные процессы никогда не наблюдаются. Увеличение лимфатических узлов может быть первым признаком болезни. Улиц, страдающих хроническим тонзиллитом, рано увеличиваются лимфоузлы, расположенные у угла нижней челюсти.
Одновременно могут быть увеличены и другие группы лимфатических узлов — подмышечных, кубитальных и паховых (реже — мезентериальныхили медиастинальных). При увеличении медиастинальных лимфатических узлов больных может беспокоить кашель, боли в области сердца разной интенсивности и продолжительности.
Увеличение лимфоузлов сохраняется в течение 1-2 нед, а иногда умеренная лимфаденопатия наблюдается 1,5-2 меси более.
На З-4-ый день болезни увеличиваются печень и селезенка. Гепатомегалия сопровождается чувством тяжести в правом подреберье, слабостью, снижением аппетита, иногда тошнотой, реже рвотой. Нередко отмечаются умеренные гипербилирубинемия, повышение активности АлАТ, тимоловой пробы.л, увеличивается количество лимфоцитов, моноцитов и плазматических клеток, появляются своеобразные атипичные мононуклеары, отличающиеся большим полиморфизмом по форме и структуре.
В большинстве случаев атипичные мононуклеары обнаруживают в крови в первые дни болезни, но особенно их число увеличивается в разгар болезни. Реже появление мононуклеаров может быть отмечено на 8-11-й дни болезни. Эти клетки сохраняются на протяжении нескольких недель, но постепенно их количество уменьшается.
Среди клеток «белой крови» доля мононуклеаров колеблется от 10 до 50% и выше. В отдельных случаях в разгар болезни все мононуклеары могут быть атипичными, причем их количество коррелирует с тяжестью болезни.
Инфекционный мононуклеоз у большинства больных заканчивается выздоровлением через 2-4 нед. Однако у некоторых пациентов длительно сохраняются лимфаденопатия, гепатоспленомегалия, атипичные мононуклеары в крови, что свидетельствует о затяжном, а, возможно, и хроническом течение инфекции. Для последнего характерны: персистирующие лимфаденопатия и ВЭБ-гепатит, спленомегалия, интерстициальная пневмония, гипоплазия костного мозга, иногда — увеит.
Диссеминированная (септическая) ВЭБ-инфекция встречается на фонетяжелой иммуносупрессии у больных СПИДом, при трансплантации органов и характеризуется неблагоприятными исходами.
Осложнения инфекционного мононуклеоза, протекающего на фоне иммунодефицита, могут быть по своей природе: гематологическими (аутоиммунная гемолитическая анемия, тромбоцитопения, гранулоцитопения, разрыв селезенки), кардиологическими (перикардит, миокардит) и неврологическими (менингит, менингоэнцефалит, миелит, нейропатии).
Диагностика. Клиническая диагностика инфекционного мононуклеоза с использованием данных гемограммы не позволяет окончательно верифицировать этиологию заболевания. Для этого в настоящее время применяют иммунохимический (ИФА) и молекулярно-биологические (ПЦР, РТ-ПЦР, гибридизация) методы диагностики. Широко использовавшиеся ранее реакции гетероагглютинации — Пауля-Буннеля, Гоффа-Бауера, Ловрика-Вольнера во многом утратили свое значение.
Лечение. Больных со среднетяжелыми, тяжелыми и осложненными формами инфекции госпитализируют в инфекционный стационар.
Больным, находящимся на амбулаторном лечении, рекомендуется полу постельный режим, щадящая диета, уход за полостью рта (полоскание раствором фурацилина, йодинолом, бикарбонатом натрия и др.), поливитамины с микроэлементами, фитосредства с антиоксидантным и иммуностимулирующим действием (эхинацея, корень солодки, цетрария исландская, гербам арин).
При фебрильной температуре тел а назначают жаропонижающие препараты (панадол, парацетамол и др.). Проводят десенсибилизирующую терапию. Антибиотики применяют только при осложнении вторичной бактериальной инфекцией (фолликулярный, лакунарный тонзиллит, пневмония). Антибактериальную терапию назначайте учетом предполагаемого возбудителя. В случае инфекции ротовой полости используютмакролиды, пенициллины, тетрациклины, при необходимости в сочетании с трихополом с учетом возможной стрептококковой и анаэробной природы осложнения.
Не рекомендуется использовать левомицетин и сульфаниламидные препараты из-за их неблагоприятного действия на костномозговое кроветворение.
Из противовирусных препаратов, активных в отношении ВЭБ, используют ацикловир в дозе 800 мг 5 раз в сутки перорально или по 5 мг/кг каждые 8 ч внутривенно капельно.
При неэффективности Ац в тяжелых случаях заболевания назначаются видарабин в дозе 7,5-15 мг/кг/сут внутривенно капельно в большом объеме изотонического раствора (1,5-2,5 л) или фоскарнет по 60 мг/кг 3 раза в сутки внутривенно капельно с последующим переходом на введение препаратав дозе 90-120 мг/ кг/сут.
Изучается возможность использования при данной инфекции лобукавира, бривудинаи цидофовира.
Назначение корти костер оидных гормонов нежелательно.
Профилактика. Госпитализация больных проводится по клиническим показаниям. Противоэпидемические мероприятия в очаге не осуществляют. После перенесенного инфекционного мононуклеоза больной подл ежит диспансер ном у наблюдению инфекциониста и гематолога в течение 6 мес, с обязательным лабораторным обследованием (гемограмма, функциональные пробы печени).
Поскольку острая фаза ВИЧ-инфекции имеет сходный с инфекционным мононуклеозом симптомокомплекс, рекомендуется тестирование реконвалесцентов на ВИЧ через 3 и 6 мес.
Лимфаденит | Johns Hopkins Medicine
Что такое лимфаденит?
Лимфаденит — это медицинский термин, обозначающий увеличение одного или нескольких лимфатических узлов, обычно вызванное инфекцией. Лимфатические узлы заполнены лейкоцитами, которые помогают вашему телу бороться с инфекциями. Инфекция лимфатических узлов обычно происходит из-за того, что инфекция началась где-то в другом месте вашего тела. В редких случаях лимфатические узлы могут увеличиваться из-за рака.
В вашем теле около 600 лимфатических узлов, но нормальные лимфатические узлы можно прощупать только под челюстью, под мышками и в области паха.
Нормальный лимфатический узел маленький и твердый. Когда лимфатические узлы инфицируются, они обычно увеличиваются в размерах, становятся болезненными и могут ощущаться в других частях вашего тела во время медицинского осмотра.
Инфекции, которые распространяются на лимфатические узлы, обычно вызываются бактериями, вирусами или грибками. Чтобы начать правильное лечение, важно узнать, как инфекция распространяется на ваши лимфатические узлы.
Лимфаденит бывает двух типов:
- Локальный лимфаденит. Это самый распространенный тип. Локализованный лимфаденит поражает один или несколько узлов, расположенных близко к области, где началась инфекция. Например, узлы, увеличенные из-за инфекции миндалин, могут ощущаться в области шеи.
- Лимфаденит генерализованный. Этот тип инфекции лимфатических узлов возникает в двух или более группах лимфатических узлов и может быть вызван инфекцией, которая распространяется через кровоток, или другим заболеванием, поражающим все тело.
Что вызывает лимфаденит?
Лимфаденит возникает, когда один или несколько лимфатических узлов инфицированы бактериями, вирусом или грибком.Инфекция лимфатических узлов обычно происходит из-за того, что инфекция началась где-то в другом месте вашего тела.
Каковы симптомы лимфаденита?
Основной симптом лимфаденита — увеличение лимфатических узлов. Лимфатический узел считается увеличенным, если его ширина составляет около половины дюйма. Симптомы, вызванные инфицированным лимфатическим узлом или группой узлов, могут включать:
- Узлы увеличивающиеся в размере
- Узлы, к которым больно прикасаться
- Узлы мягкие или спутанные
- Покраснение или красные полосы на коже над узлами
- Узлы, заполненные гноем (абсцесс)
- Жидкость, стекающая из узлов в кожу
Симптомы лимфаденита могут быть похожи на другие заболевания или проблемы.Всегда обращайтесь к своему врачу за диагнозом.
Как диагностируется лимфаденит?
Если у вас лимфаденит, наиболее важными частями вашего диагноза обычно являются ваш анамнез и медицинский осмотр, проведенный вашим лечащим врачом. Вас могут спросить о ваших симптомах, таких как озноб и лихорадка, недавние поездки, любые повреждения кожи и недавний контакт с кошками или другими животными. Затем во время медицинского осмотра ваш лечащий врач будет искать признаки инфекции рядом с увеличенными лимфатическими узлами.
Эти тесты могут потребоваться для постановки диагноза:
- Анализы крови на наличие инфекции
- Взятие образца ткани из лимфатического узла или жидкости из лимфатического узла для исследования под микроскопом
- Помещение жидкости из лимфатического узла в культуру, чтобы увидеть, какой тип микробов растет
Как лечится лимфаденит?
Ваш лечащий врач подберет лучшее лечение на основе:
- Сколько вам лет
- Общее состояние вашего здоровья и история болезни
- Как вы больны
- Насколько хорошо вы справляетесь с конкретными лекарствами, процедурами или терапией
- Ожидаемый срок действия состояния
- Ваше мнение или предпочтение
Точный тип лечения зависит от того, какой тип инфекции распространился на ваши лимфатические узлы.Как только инфекция распространилась на одни лимфатические узлы, она может быстро распространиться на другие и другие части вашего тела, поэтому важно найти причину инфекции и быстро начать лечение.
Лечение лимфаденита может включать:
- Антибиотики, вводимые внутрь или путем инъекций для борьбы с инфекцией, вызванной бактериями
- Лекарство от боли и лихорадки
- Лекарство от отеков
- Операция по дренированию лимфатического узла, заполненного гноем
Можно ли предотвратить лимфаденит?
Лучший способ предотвратить лимфаденит — это обратиться к врачу при первых признаках инфекции или если вы заметили болезненную припухлость, которая кажется небольшой шишкой прямо под кожей.Обязательно очищайте и используйте антисептик для любых царапин или трещин на коже и всегда соблюдайте правила гигиены.
Живете с лимфаденитом?
Принимайте все лекарства точно так, как предписано, и записывайтесь на все последующие визиты. Не принимайте лекарства, отпускаемые без рецепта, без предварительной консультации с лечащим врачом. Холодные компрессы и приподнятие пораженной части тела могут помочь облегчить боль и отек, пока лекарства действуют.
В большинстве случаев лимфаденит быстро проходит при правильном лечении, но для того, чтобы опухоль лимфатических узлов исчезла, может потребоваться больше времени.Обязательно сообщите своему врачу, если симптомы лимфаденита вернутся.
Когда мне следует позвонить своему врачу?
Если ваши симптомы ухудшатся или у вас появятся новые симптомы, позвоните своему врачу.
Основные сведения о лимфадените
- Лимфаденит — это инфекция одного или нескольких лимфатических узлов.
- Инфекция лимфатических узлов обычно происходит из-за того, что инфекция началась где-то в другом месте вашего тела.
- Лимфаденит может вызывать увеличение, покраснение или болезненность лимфатических узлов.
- Лечение может включать антибиотики и лекарства для снятия боли и лихорадки.
- Раннее лечение инфекций может предотвратить развитие лимфаденита.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, какие бывают побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
- Знайте, как вы можете связаться с вашим провайдером, если у вас есть вопросы.
Увеличение лимфатических узлов — Диагностика и лечение
Диагностика
Для диагностики того, что может быть причиной увеличения лимфатических узлов, вашему врачу могут понадобиться:
- Ваша история болезни. Ваш врач захочет узнать, когда и как развились ваши увеличенные лимфатические узлы, а также есть ли у вас какие-либо другие признаки или симптомы.
- Физический осмотр. Ваш врач также захочет проверить лимфатические узлы у поверхности вашей кожи на предмет размера, нежности, тепла и текстуры. Местоположение ваших опухших лимфатических узлов и другие признаки и симптомы могут указывать на основную причину.
- Анализы крови. Определенные анализы крови могут помочь подтвердить или исключить любые подозреваемые основные заболевания. Конкретные тесты будут зависеть от предполагаемой причины, но, скорее всего, будут включать полный анализ крови (CBC).Этот тест помогает оценить ваше общее состояние здоровья и выявить ряд заболеваний, включая инфекции и лейкемию.
- Визуальные исследования. Рентген грудной клетки или компьютерная томография (КТ) пораженного участка могут помочь определить потенциальные источники инфекции или обнаружить опухоли.
- Биопсия лимфатического узла. Ваш врач может назначить вам биопсию для подтверждения диагноза. Он или она возьмет образец из лимфатического узла или даже целого лимфатического узла для микроскопического исследования.
Дополнительная информация
Показать дополнительную информацию
Лечение
Увеличение лимфатических узлов, вызванное вирусом, обычно нормализуется после того, как вирусная инфекция проходит. Антибиотики бесполезны для лечения вирусных инфекций. Лечение опухших лимфатических узлов, вызванных другими причинами, зависит от причины:
- Заражение. Наиболее распространенным средством лечения опухших лимфатических узлов, вызванных бактериальной инфекцией, являются антибиотики.Если ваши увеличенные лимфатические узлы вызваны ВИЧ-инфекцией, вы получите специальное лечение для этого состояния.
- Иммунное расстройство. Если ваши увеличенные лимфатические узлы являются результатом определенных состояний, таких как волчанка или ревматоидный артрит, лечение направлено на основное заболевание.
- Рак. Опухшие узлы, вызванные раком, требуют лечения от рака. В зависимости от типа рака лечение может включать хирургическое вмешательство, лучевую терапию или химиотерапию.
Образ жизни и домашние средства
Если ваши увеличенные лимфатические узлы чувствительны или болезненны, вы можете получить некоторое облегчение, выполнив следующие действия:
- Приложите теплый компресс. Приложите теплый влажный компресс, например тряпку для мытья посуды, смоченную в горячей воде и выжатую, на пораженный участок.
- Примите безрецептурное обезболивающее. К ним относятся аспирин, ибупрофен (Адвил, Мотрин и др.), Напроксен (Алив) или ацетаминофен (Тайленол и др.).Соблюдайте осторожность, давая аспирин детям или подросткам. Хотя аспирин одобрен для использования у детей старше 2 лет, детям и подросткам, выздоравливающим после ветрянки или гриппоподобных симптомов, нельзя принимать аспирин. Если у вас есть опасения, обратитесь к врачу.
- Достаточно отдыхать. Вам часто нужен отдых, чтобы помочь вылечиться от основного заболевания.
Подготовка к приему
Если у вас увеличились лимфатические узлы, вы, скорее всего, сначала обратитесь к семейному врачу.Когда вы звоните, чтобы записаться на прием, вас могут попросить немедленно обратиться за медицинской помощью, если вы испытываете серьезные симптомы, такие как затрудненное дыхание или глотание.
Вот некоторая информация, которая поможет вам подготовиться к встрече.
Что вы можете сделать
- Помните о любых предварительных ограничениях. Во время записи на прием спросите, нужно ли вам что-нибудь сделать заранее.
- Перечислите любые симптомы, которые вы испытываете, и как долго. Помимо других симптомов, ваш врач захочет узнать, были ли у вас симптомы гриппа, такие как лихорадка или боль в горле, и может спросить, заметили ли вы изменения в своем весе. Включите в свой список все симптомы, от легких до тяжелых, которые вы заметили с тех пор, как ваши лимфатические узлы начали увеличиваться.
- Составьте список всех недавних контактов с возможными источниками инфекции. Сюда могут входить поездки за границу, походы в районы, где обитают клещи, поедание недоваренного мяса, почесывание кошкой или участие в рискованном сексуальном поведении или сексе с новым партнером.
- Составьте список вашей ключевой медицинской информации, , включая другие заболевания, от которых вы лечитесь, и названия лекарств, которые вы принимаете. Включите все рецептурные и безрецептурные препараты, которые вы принимаете, а также все витамины и добавки.
- Список вопросов, которые нужно задать своему врачу.
При увеличении лимфатических узлов врачу следует задать следующие основные вопросы:
- Что вызывает мои симптомы?
- Каковы другие возможные причины моих симптомов?
- Какие тесты мне нужны?
- Какое лечение вы рекомендуете?
- Как быстро я почувствую себя лучше?
- Я заразен? Как я могу снизить риск заражения других?
- Как я могу предотвратить это в будущем?
- У меня другие проблемы со здоровьем.Нужно ли мне менять методы лечения, которые я использую?
- Есть ли альтернатива лекарству, которое вы мне прописываете?
- У вас есть брошюры или другие печатные материалы, которые я могу взять с собой? Какие сайты вы рекомендуете?
Чего ожидать от врача
Ваш врач, скорее всего, задаст вам ряд вопросов, например:
- Каковы ваши симптомы?
- Когда у вас впервые появились симптомы?
- Увеличились ли ваши пораженные лимфатические узлы со временем?
- Болезненные ли пораженные лимфатические узлы?
- Были ли у вас жар или ночная потливость?
- Вы похудели без всяких попыток?
- У вас болит горло или затруднено глотание?
- Испытывали ли вы затрудненное дыхание?
- Изменились ли ваши привычки к кишечнику?
- Какие лекарства вы принимаете в настоящее время?
- Вы недавно были в другой стране или в районах, населенных клещами? Заболел ли кто-нибудь, кто путешествовал с вами?
- Были ли вы недавно знакомы с новыми животными? Вас укусили или поцарапали?
- У вас недавно был секс с новым партнером?
- Практикуете ли вы безопасный секс? Делали ли вы это с тех пор, как стали вести половую жизнь?
- Вы курите? На сколько долго?
Что вы можете сделать тем временем
Пока вы ждете приема, если ваши опухшие узлы вызывают боль, попробуйте облегчить дискомфорт, используя теплые компрессы и обезболивающее, например, OTC , например ибупрофен (Advil, Motrin IB, другие) или ацетаминофен (Тайленол, другие).
09 октября 2019 г.
Показать ссылки
- Fletcher RH. Оценка периферической лимфаденопатии у взрослых. https://www.uptodate.com/contents/search. Доступ 3 сентября 2019 г.
- Jameson JL, et al., Eds. Увеличение лимфатических узлов и селезенки. В: Принципы внутренней медицины Харрисона. 20-е изд. Компании Макгроу-Хилл; 2018. https://accessmedicine.mhmedical.com. Доступ 3 сентября 2019 г.
- Лимфаденопатия.Руководство Merck Professional Version. https://www.merckmanuals.com/professional/cardiovascular-disorders/lymphatic-disorders/lymphadenopathy#. Доступ 3 сентября 2019 г.
- Пападакис М.А. и др., Ред. Лимфангит и лимфаденит. В: Текущая медицинская диагностика и лечение, 2019. 58-е изд. McGraw-Hill Education; 2019. https://accessmedicine.mhmedical.com. Доступ 3 сентября 2019 г.
- Американское онкологическое общество. Лимфатические узлы и рак. https://www.cancer.org/cancer/cancer-basics/lymph-nodes-and-cancer.html. Доступ 3 сентября 2019 г.
Связанные
Связанные процедуры
Показать другие связанные процедуры
Продукты и услуги
Показать больше продуктов и услуг Mayo Clinic
Медицинская помощь, хирургическая помощь, консультации
Twist CJ, Link MP.Оценка лимфаденопатии у детей. Педиатрическая клиника North Am . 2002 Октябрь 49 (5): 1009-25. [Медлайн].
Джордж А., Андронику С., Пиллэй Т., Гуссар П., Зар Х.Дж. Внутригрудная туберкулезная лимфаденопатия у детей: руководство по рентгенографии грудной клетки. Педиатр-Радиол . 2017 Сентябрь 47 (10): 1277-82. [Медлайн]. [Полный текст].
Ларссон Л.О., Бентзон М.В., Берг Келли К. и др. Пальпируются лимфатические узлы шеи у шведских школьников. Acta Paediatr . 1994 Октябрь 83 (10): 1091-4. [Медлайн].
Гроссман М., Ширамизу Б. Оценка лимфаденопатии у детей. Curr Opin Pediatr . 1994. 6 (1): 68-76. [Медлайн].
Мур SW, Schneider JW, Schaaf HS. Диагностические аспекты шейной лимфаденопатии у детей в развивающихся странах: исследование 1877 хирургических образцов. Педиатр Хирург Инт . 2003 июня 19 (4): 240-4. [Медлайн].
Миллер ДР.Гематологические злокачественные новообразования: лейкемия и лимфома (Дифференциальный диагноз лимфаденопатии). Миллер Д.Р., Бэнер Р.Л., ред. Болезни крови младенчества и детства . Mosby Inc; 1995. 745-9.
Клигман Р.М., Нидер М.Л., Супер DM. Лимфаденопатия. Флетчер Дж., Брэлоу Л., ред. Практические стратегии в детской диагностике и терапии . WB Saunders Co; 1996. 791-803.
Робертс КБ, Туннессен WW. Лимфаденопатия. Признаки и симптомы в педиатрии .3-е изд. Липпинкотт, Уильямс и Уилкинс; 1999. 63-72.
Хенриксон С.Е., Долан Дж. Г., Форбс Л. Р. и др. Мутация увеличения функции STAT1 при семейной лимфаденопатии и лимфоме Ходжкина. Передний педиатр . 2019. 7: 160. [Медлайн]. [Полный текст].
Нильд Л.С., Камат Д. Лимфаденопатия у детей: когда и как оценивать. Clin Pediatr (Phila) . 2004 янв-фев. 43 (1): 25-33. [Медлайн].
Огуз А, Карадениз Ц, Темель Э.А., Ситак ЭЦ, Окур ФВ.Оценка периферической лимфаденопатии у детей. Педиатр Hematol Oncol . 2006 окт-нояб. 23 (7): 549-61. [Медлайн].
Ярис Н., Чакир М., Созен Э., Кобаноглу Ю. Анализ детей с периферической лимфаденопатией. Clin Pediatr (Phila) . 2006 июл. 45 (6): 544-9. [Медлайн].
Lin YC, Huang HH, Nong BR и др. Детская болезнь Кикучи-Фудзимото: клинико-патологическое исследование и терапевтические эффекты гидроксихлорохина. J Microbiol Immunol Infect . 2017 29 сентября. [Medline]. [Полный текст].
Грей Д.М., Зар Х., Коттон М. Влияние профилактической терапии туберкулеза на туберкулез и смертность среди ВИЧ-инфицированных детей. Кокрановская база данных Syst Rev . 2009 21 января. CD006418. [Медлайн].
Белард С., Хеллер Т., Ори В. и др. Сонографические данные туберкулеза брюшной полости у детей с туберкулезом легких. Pediatr Infect Dis J .2017 Декабрь 36 (12): 1224-6. [Медлайн].
Леунг А.К., Дэвис HD. Шейный лимфаденит: этиология, диагностика и лечение. Curr Infect Dis Rep . 2009 Май. 11 (3): 183-9. [Медлайн].
Lindeboom JA, Kuijper EJ, Bruijnesteijn van Coppenraet ES, Lindeboom R, Prins JM. Хирургическое удаление по сравнению с лечением антибиотиками нетуберкулезного микобактериального шейно-лицевого лимфаденита у детей: многоцентровое рандомизированное контролируемое исследование. Клин Инфекция Дис . 2007 15 апреля. 44 (8): 1057-64. [Медлайн].
Деостхали А., Дончес К., ДелВеккио М., Аронофф С. Этиология детской шейной лимфаденопатии: систематический обзор 2687 субъектов. Глоб Педиатр Здоровье . 2019. 6: 2333794X19865440. [Медлайн]. [Полный текст].
Разек А.А., Габалла Г., Элашри Р., Элькхамари С. МРТ-визуализация средостенной лимфаденопатии у детей. Jpn J Radiol .2015, 12 июня [Medline].
Tsujikawa T., Tsuchida T, Imamura Y, Kobayashi M, Asahi S, Shimizu K. Болезнь Кикучи-Фудзимото: ПЭТ / КТ-оценка редкой причины шейной лимфаденопатии. Clin Nucl Med . 2011 августа 36 (8): 661-4. [Медлайн].
Quarles van Ufford H, Hoekstra O, de Haas M, Fijnheer R, Wittebol S, Tieks B. О добавленной стоимости исходного FDG-PET при злокачественной лимфоме. Мол Визуализация Биол . 2010 Апрель 12 (2): 225-32.[Медлайн].
Niedzielska G, Kotowski M, Niedzielski A, Dybiec E, Wieczorek P. Цервикальная лимфаденопатия у детей — заболеваемость и диагностика. Int J Педиатр Оториноларингол . 2007 января 71 (1): 51-6. [Медлайн].
Вайнер Н., Корет А., Поллиак Г. и др. Брыжеечная лимфаденопатия у детей, обследованных с помощью УЗИ на предмет хронической и / или повторяющейся боли в животе. Педиатр-Радиол . 2003 декабрь 33 (12): 864-7. [Медлайн].
Park JE, Ryu YJ, Kim JY и др. Цервикальная лимфаденопатия у детей: модель анализа диагностического дерева, основанная на ультразвуковых и клинических данных. Eur Radiol . 2020 30 августа (8): 4475-85. [Медлайн].
Ying M, Cheng SC, Ahuja AT. Диагностическая точность компьютерной оценки интранодальной васкуляризации при различении причин шейной лимфаденопатии. Ультразвук Мед Биол . 2016 27 апреля.[Медлайн].
Тан S, Miao LY, Cui LG, Sun PF, Qian LX. Значение эластографии сдвиговой волной по сравнению с сонографией с контрастным усилением для дифференциации доброкачественной и злокачественной поверхностной лимфаденопатии, не объясненной традиционной сонографией. J Ультразвук Med . 2017 г., 36 (1): 189–199. [Медлайн].
Рот Л., Мёрдлер С., Вайзер Д., Дуглас Л., Гилл Дж, Рот М. Взгляд отоларинголога и детского онколога на роль тонкоигольной аспирации в диагностике образований головы и шеи у детей. Int J Педиатр Оториноларингол . 2019 Июнь 121: 34-40. [Медлайн].
Wilczynski A, Gorg C, Timmesfeld N, et al. Значение и диагностическая точность биопсии с полным стержнем иглы под ультразвуковым контролем в диагностике лимфаденопатии: ретроспективная оценка 793 случаев. J Ультразвук Med . 2020 марта 39 (3): 559-67. [Медлайн].
Sher-Locketz C, Schubert PT, Moore SW, Wright CA. Успешное внедрение тонкоигольной аспирационной биопсии для диагностики детской лимфаденопатии. Pediatr Infect Dis J . 2016 27 декабря. [Medline]. [Полный текст].
Lange TJ, Kunzendorf F, Pfeifer M, Arzt M, Schulz C. Эндобронхиальная трансбронхиальная пункционная аспирация под контролем УЗИ в повседневной практике — множество положительных результатов и последующих анализов. Int J Clin Pract . 2012 май. 66 (5): 438-45. [Медлайн].
Дхориа С., Мадан К., Паттабхираман В. и др. Многоцентровое исследование полезности и безопасности EBUS-TBNA и EUS-B-FNA у детей. Пульмонол Педиатр . 2016 г. 3 мая. [Medline].
Увеличение лимфатических узлов (лимфаденопатия)
Обзор
Увеличение лимфатических узлов может происходить в подмышечных впадинах, шее и паху.
Что такое увеличенные лимфатические узлы?
Когда вы чувствуете себя не так хорошо, как будто вас что-то обрушивает, вы можете заметить припухлость по бокам шеи.Эти комочки, вероятно, кажутся мягкими и нежными на ощупь — и могут даже немного болеть.
Увеличение лимфатических узлов (или то, что врачи называют лимфаденопатией) — обычное дело, и это действительно хорошо. Набухание этих лимфатических узлов размером с горошину или фасоль — одна из естественных реакций вашего организма на болезнь или инфекцию. Это говорит врачам, что здоровая и крепкая иммунная система вашего тела работает над устранением инфекции и / или вторжением вирусов или бактерий.
Многие называют их опухшими железами, хотя на самом деле это не железы, а часть вашей лимфатической системы.Одна из малоизвестных систем вашего тела, она отвечает за балансировку уровня жидкости.
Ваши опухшие железы действуют как фильтры, которые помогают вашему телу избавляться от микробов, клеток или других посторонних веществ, которые проходят через лимфатическую жидкость (прозрачную или слегка желтоватую жидкость, состоящую из лейкоцитов, белков и жиров).
И когда вы думаете о опухших железах, вы, скорее всего, думаете об опухоли на шее. Но лимфатические узлы в паху, под подбородком и подмышками тоже могут опухать.Вы даже можете слегка двигать их пальцами.
У вас также есть лимфатические узлы по всему телу, которые вы не чувствуете. В вашей сети около 600 из них (точное количество зависит от человека):
- Губка.
- Сундук.
- Оружие.
- Живот.
- Ноги.
Симптомы и причины
Что вызывает увеличение лимфатических узлов?
Наиболее частой причиной отека лимфатических узлов на шее является инфекция верхних дыхательных путей, полное исчезновение которой может занять от 10 до 14 дней.Как только вы почувствуете себя лучше, отек также должен спасть, хотя для полного исчезновения может потребоваться несколько недель.
К другим бактериям и вирусам, которые могут вызвать увеличение лимфатических узлов, относятся:
Ваши лимфатические узлы становятся больше, когда больше клеток крови прибывает, чтобы бороться с вторгшейся инфекцией. Все они по существу накапливаются, вызывая давление и отек.
Часто увеличивающиеся лимфатические узлы находятся рядом с местом заражения. (Это означает, что у человека, страдающего стрептококковой ангиной, могут увеличиться лимфатические узлы на шее.)
Диагностика и тесты
Как диагностировать увеличение лимфатических узлов?
Увеличение лимфатических узлов — это не болезнь, а симптом. Обычно их диагностика означает определение того, что вызывает отек.
Помимо регулярного медицинского осмотра и истории болезни, ваш врач оценит ваши увеличенные лимфатические узлы на предмет:
- Размер.
- Боль или нежность при прикосновении.
- Консистенция (твердая или эластичная).
- Матирование (ощущается ли они соединенными или движутся вместе).
- Местоположение (определенные заболевания могут быть связаны с тем, где в вашем теле находятся увеличенные лимфатические узлы).
Ваш врач убедится, что ваши увеличенные лимфатические узлы не вызваны какими-либо из ваших лекарств. Некоторые препараты, например противосудорожный препарат фенитоин (Дилантин®), могут вызывать увеличение лимфатических узлов.
Врачи беспокоятся об увеличении лимфатических узлов только тогда, когда они увеличиваются без видимой причины.Поэтому, если у вас большая опухшая область, но вы не чувствуете себя плохо и недавно не болели простудой, гриппом, инфекцией верхних дыхательных путей или кожной инфекцией, вам потребуются дополнительные анализы, такие как анализ крови, сканирование изображений или биопсия.
В редких случаях увеличение лимфатических узлов может даже указывать на рак, в частности, на лимфому (рак лимфатической системы). К другим менее распространенным причинам увеличения лимфатических узлов относятся травмы, СПИД и рак, которые распространяются из лимфатических узлов в другую часть вашего тела.
Ведение и лечение
Как лечить увеличение лимфатических узлов?
Если увеличенные лимфатические узлы обнаруживаются только в одной части тела, это называется локализованными увеличенными лимфатическими узлами. И в большинстве случаев у вас есть вирус, поэтому в лечении действительно не требуется, и он просто идет своим чередом.Узлы постепенно уменьшатся до нормального размера.
При некоторых инфекциях (например, розовом глазу или дерматомикозе) ваш врач может назначить противовирусное средство или антибиотик, чтобы избавиться от них.
Когда увеличенные лимфатические узлы обнаруживаются в двух или более областях (общее увеличение лимфатических узлов), это обычно указывает на более серьезное системное (то есть поражающее все тело) заболевание. Они разнообразны и включают:
Эти состояния потребуют более агрессивного лечения в течение более длительного периода времени.Ваши увеличенные лимфатические узлы могут не вернуться к своему нормальному размеру до окончания лечения.
Как облегчить боль при увеличении лимфатических узлов
Вы можете чувствовать себя немного болезненно и болезненно. Попробуйте использовать теплый компресс (например, рисовый носок для микроволновой печи или аналогичную грелку) и безрецептурные обезболивающие, такие как ибупрофен (Advil®, Motrin®) и ацетаминофен (Tylenol®). Эти методы лечения не уменьшают узлы, но они помогут временно облегчить вашу боль, пока ваше тело не справится с инфекцией или болезнью успешно.
Увеличенные лимфатические узлы заразны?
Нет, увеличенные лимфатические узлы сами по себе не заразны. Их нельзя просто поймать. Но если они были вызваны заразным вирусом (например, простудой или гриппом), вы можете передать их своей семье и окружающим.
Профилактика
Можно ли предотвратить увеличение лимфатических узлов?
Вы бы не хотели предотвратить увеличение лимфатических узлов.Они являются признаком того, что ваше тело борется с инфекцией или болезнью. Если вы ненавидите дискомфорт от увеличения лимфатических узлов, лучше всего принять дополнительные меры, чтобы не заразиться распространенными вирусами через:
- Правильное мытье рук.
- Не прикасаться к глазам и носу.
- Держаться подальше от больных.
- Дезинфекция поверхностей дома или на рабочем месте.
- Высыпайтесь, правильно питайтесь и занимайтесь спортом.
Перспективы / Прогноз
Когда следует беспокоиться по поводу увеличения лимфатических узлов?
Большинство опухших лимфатических узлов не являются поводом для беспокойства и исчезнут, когда ваша инфекция исчезнет.
Обратитесь к врачу, если у вас есть какие-либо из следующих симптомов, которые могут указывать на то, что происходит что-то более серьезное:
- Лимфатические узлы диаметром более 1 дюйма.
- Узлы, которые очень болезненны, твердые, прикреплены к коже или быстро растут.
- Узлы, истекающие гноем или другими веществами.
- Симптомы, такие как потеря веса, ночная потливость, продолжительный жар, утомляемость, затрудненное дыхание.
- Опухшие узлы рядом с ключицей или нижней частью шеи (часто это указывает на рак).
- Красная или воспаленная кожа над увеличенными лимфатическими узлами.
Увеличиваются ли лимфатические узлы когда-либо со смертельным исходом?
Нет, увеличение лимфатических узлов не смертельно. По отдельности они просто знак того, что ваша иммунная система борется с инфекцией или болезнью. Однако в редких случаях увеличение лимфатических узлов может указывать на серьезные заболевания, такие как рак лимфатической системы (лимфома), который потенциально может быть смертельным.
Увеличение лимфатических узлов: причины, диагностика и лечение
Увеличение лимфатических узлов обычно указывает на обычную инфекцию, но они также могут сигнализировать о заболевании, таком как иммунное расстройство или, в редких случаях, тип рака.
Лимфатические узлы — это маленькие круглые структуры, которые играют жизненно важную роль в иммунной системе организма. Увеличенные лимфатические узлы также известны как опухшие железы.
В этой статье мы рассмотрим причины увеличения лимфатических узлов, когда обратиться к врачу и варианты лечения.
Лимфатические узлы собирают и фильтруют жидкости, отходы и вредные микробы. В человеческом теле сотни лимфатических узлов. Основные лимфатические узлы, которые люди могут видеть или чувствовать, находятся:
- под челюстью
- с каждой стороны шеи
- под подмышками
- с обеих сторон паха
Лимфатическая жидкость течет внутрь и наружу. лимфатические узлы по всему телу, прежде чем наконец вернуться к груди.При этом он собирает и улавливает вредные вещества, такие как бактерии, вирусы и продукты жизнедеятельности организма. Лимфатические узлы фильтруют жидкость и выпускают ее обратно в кровоток вместе с солями и белками.
Лимфатические узлы также содержат иммунные клетки, которые помогают бороться с инфекцией, нападая на микробы, скопившиеся в лимфатической жидкости организма.
Лимфатические узлы могут увеличиваться при временной инфекции. Отек возникает в результате активности иммунных клеток в лимфатических узлах.
Расположение опухоли часто связано с пораженной областью. Например, инфекция уха может вызвать увеличение лимфатических узлов возле уха, а человек с инфекцией верхних дыхательных путей может заметить увеличение лимфатических узлов на шее.
Люди могут проверить, опухли ли их лимфатические узлы, осторожно нажав на область, например, на шею.
Увеличенные лимфатические узлы кажутся мягкими круглыми шишками, размером с горошину или виноград.Они могут быть нежными на ощупь, что указывает на воспаление. В некоторых случаях лимфатические узлы также будут выглядеть больше, чем обычно.
Лимфатические узлы появляются параллельно с обеих сторон тела. Люди могут проверить узлы с каждой стороны и сравнить их, чтобы увидеть, больше ли один, чем другой, что может указывать на отек.
Многие люди с опухшими железами также испытывают боль при резких или напряженных движениях. К таким движениям относятся резкий поворот шеи, покачивание головой или употребление в пищу продуктов, которые трудно пережевывать.
Увеличение лимфатических узлов часто сопровождается другими симптомами. Они различаются в зависимости от основной проблемы, но могут включать боль в горле, кашель или симптомы гриппа.
Разбухание лимфатических узлов, особенно узлов на голове и шее, вызывает множество различных состояний. Эти состояния включают аутоиммунные расстройства, определенные типы рака и распространенные инфекции, такие как грипп. Некоторые лекарства, такие как противомалярийные и противосудорожные, также могут вызывать отек.
У большинства людей локализованная лимфаденопатия, при которой увеличиваются только лимфатические узлы в одной конкретной области тела.Когда набухает более чем одна область, это называется генерализованной лимфаденопатией и обычно означает системное заболевание или заболевание всего тела, которое может потребовать медицинской помощи.
В следующих разделах мы более подробно обсудим возможные причины увеличения лимфатических узлов.
Инфекции
Инфекции, вызывающие увеличение лимфатических узлов, в основном вирусные. К распространенным инфекциям относятся:
Более серьезные инфекции, которые могут вызвать опухоль в одной или нескольких областях лимфатических узлов, включают:
Лихорадка от кошачьих царапин, которую также называют болезнью кошачьих царапин, может вызвать локализованный отек лимфатических узлов в области рядом с кошачьей царапиной.
Расстройства иммунной системы
К иммунным расстройствам, которые могут вызывать опухание лимфатических узлов, относятся:
Рак
Гораздо реже опухшие лимфатические узлы также могут указывать на злокачественное новообразование или рак, в том числе:
Определенные факторы риска делают человека более вероятным. иметь злокачественные лимфатические проблемы, такие как лимфома. К ним относятся:
- возраст 40 лет и старше
- мужчина
- с белой кожей
Люди со злокачественными лимфатическими узлами могут заметить, что узел становится твердым или эластичным.У них также могут наблюдаться системные симптомы, такие как лихорадка, ночная потливость и необъяснимая потеря веса.
Увеличение паховых лимфатических узлов
Инфекции, передаваемые половым путем (ИППП), такие как сифилис и гонорея, могут вызывать увеличение лимфатических узлов, обычно в области паха. Лимфатические узлы в паху также известны как паховые лимфатические узлы.
Рецидивирующие инфекции, инфекции нижней части тела и травмы ног также могут вызывать увеличение лимфатических узлов в паху.
Во многих случаях опухоль уменьшается, а затем исчезает в течение 2–3 недель после того, как организм успешно борется с инфекцией.Если проблема сохраняется дольше пары недель, может потребоваться визит к врачу.
Другие причины для посещения врача включают:
- лимфатический узел, который кажется твердым или эластичным на ощупь
- узел, который не перемещается свободно
- узел диаметром дюйма или более
- опухшие лимфатические узлы которые сопровождают ночную потливость, боль в животе, необъяснимую потерю веса или высокую температуру
Врач часто может диагностировать причину увеличения лимфатических узлов, проводя физический осмотр с акцентом на пораженный участок и обсуждая симптомы пациента и история болезни.
Однако они могут также назначить медицинские тесты для определения причины отека. Эти тесты могут включать обычный анализ крови для выявления признаков инфекции.
Визуализирующие обследования могут помочь врачу внимательно изучить лимфатические узлы и окружающие их структуры тела. Визуализирующие тесты включают:
Если опухоль продолжается в течение нескольких недель или у человека есть другие тревожные признаки, врач может порекомендовать биопсию лимфатического узла. Во время этой процедуры врач онемеет, сделает небольшой разрез и удалит часть ткани лимфатического узла, чтобы отправить ее в лабораторию для исследования под микроскопом.
В качестве альтернативы они могут выбрать тонкоигольную аспирацию, которая включает использование иглы для удаления некоторых клеток из лимфатического узла для анализа.
Поделиться на Pinterest. Употребление большого количества жидкости поможет уменьшить симптомы, которые может вызвать инфекция.
Отек лимфатических узлов обычно проходит после того, как инфекция исчезнет. Отек также может исчезнуть, когда человек принимает предписанные лекарства, такие как антибиотики или противовирусные препараты.
Врачи могут прописать противовоспалительные препараты, если у человека наблюдается отек тканей.
Если опухоль лимфатических узлов вызвана основным заболеванием, лечение этого состояния должно уменьшить опухоль.
Общие домашние средства для лечения симптомов опухших лимфатических узлов включают:
- прием безрецептурных обезболивающих, таких как парацетамол или ибупрофен
- прикладывание теплого влажного компресса к пораженному участку
- запивая большим количеством жидкости, например, вода и свежевыжатые соки
- отдых, чтобы помочь организму оправиться от болезни
Увеличение лимфатических узлов обычно является симптомом другого состояния, например инфекции, и они, как правило, проходят самостоятельно в течение нескольких недель.
Лучше всего проконсультироваться с врачом, если опухшие лимфатические узлы сохраняются более 3 недель или возникают наряду с другими симптомами, такими как высокая температура, боль в животе или ночная потливость. Причина опухоли определит лечение.
Прочтите статью на испанском языке.
Увеличение лимфатических узлов и желез: причины, диагностика, лечение, неотложные ситуации
Увеличение лимфатических узлов — признак того, что ваше тело борется с инфекцией или болезнью. В большинстве случаев они возвращаются к нормальному размеру после завершения работы.
Лимфатические узлы — это круглые бобовидные железы, расположенные по всему телу. Их скопления есть в таких местах, как шея, под рукой и в складке между бедром и туловищем (там, где начинается нога). Иногда вы можете ощущать эти скопления как маленькие шишки, особенно если они опухшие.
Они являются частью вашей лимфатической системы. Наряду с селезенкой, миндалинами и аденоидами они помогают защитить вас от вредных микробов.
Симптомы увеличения лимфатических узлов
Наиболее частыми признаками являются:
Поскольку увеличение лимфатических узлов обычно связано с каким-либо типом заболевания, у вас могут быть и другие симптомы, в зависимости от того, что это за болезнь:
Насморк , боль в горле или лихорадка (вызванная инфекцией верхних дыхательных путей)
Увеличение скоплений лимфатических узлов в разных частях тела (вызвано инфекцией или нарушением иммунной системы, например ревматоидным артритом)
Тяжело лимфатические узлы, которые не двигаются или быстро увеличиваются в размерах (признаки определенных типов рака)
Причины увеличения лимфатических узлов
В лимфатических узлах есть иммунные клетки, называемые лимфоцитами.Они атакуют бактерии, вирусы и другие вещи, от которых вы можете заболеть. Когда вы боретесь с вредными микробами, ваше тело производит больше этих иммунных клеток, что и вызывает отек.
В ваших лимфатических узлах встречаются всевозможные микробы, поэтому они могут увеличиваться по разным причинам. Обычно это что-то, что относительно легко лечить, например:
- Вирус, например, простуда
- Бактериальная инфекция, например ушная инфекция, кожная инфекция или инфицированный зуб
Гораздо реже, это может быть больше серьезная болезнь.Они могут включать:
- Туберкулез, инфекция, которая обычно поражает ваши легкие
- Болезнь Лайма, инфекция, передаваемая через укус клеща
- Проблема с вашей иммунной системой, такая как волчанка или ревматоидный артрит
- ВИЧ / СПИД, инфекция передается через половой контакт и внутривенное употребление наркотиков
- Определенные виды рака, в том числе:
Когда обращаться к врачу по поводу опухших лимфатических узлов
В большинстве случаев опухшие железы возвращаются к нормальному размеру после того, как болезнь или инфекция прошли.Но вот некоторые вещи, на которые следует обратить внимание:
Железы, которые раздулись очень внезапно
Железы, которые намного больше, чем они должны быть, а не просто слегка опухшие
Железы, которые кажутся твердыми или неподвижными при надавливании на них
Железы, которые остаются опухшими более 5 дней у детей или от 2 до 4 недель у взрослых
Область вокруг желез становится красной или пурпурной, ощущается тепло или вы видите гной
Отек руки или паха
Внезапная потеря веса
Не проходит лихорадка
Ночная потливость
Если вы заметили что-либо из этого, обратитесь к врачу.
Диагностика опухших лимфатических узлов
Ваш врач сначала расспросит вас о вашей истории болезни и проведет медицинский осмотр. Они могут понять, что заставляет ваши железы увеличиваться в размерах, по тому месту, где они находятся в вашем теле.
Они также могут порекомендовать один из этих тестов, чтобы узнать больше о том, что происходит:
Анализы крови
Рентген
Ультразвук. Высокочастотные звуковые волны позволяют врачу видеть, что происходит внутри вашего тела.
Магнитно-резонансная томография (МРТ). Мощный магнит и радиоволны используются для детального изображения ваших органов и тканей.
Биопсия. Ткань лимфатического узла удаляется и исследуется под микроскопом.
ПЭТ сканирование. Это смотрит на химическую активность в частях вашего тела. Это может помочь выявить различные состояния, такие как рак, болезни сердца и головного мозга. Это делается реже.
Компьютерная томография.Серии рентгеновских снимков сделаны под разными углами и собраны вместе, чтобы сформировать более полную картину.
Лечение опухших лимфатических узлов и домашние средства
Если ваши опухшие лимфатические узлы не вызваны чем-то серьезным, они исчезнут сами по себе. Несколько вещей могут помочь при любом дискомфорте, пока вы ждете, пока он не пройдет:
Теплый компресс. Мочалка, промытая в горячей воде и приложенная к больному месту, может облегчить боль.
Остальное.Хороший отдых поможет быстрее вылечить легкую болезнь.
Безрецептурные обезболивающие: ацетаминофен, аспирин, ибупрофен или напроксен могут улучшить ваше самочувствие. (Поговорите со своим врачом, прежде чем давать аспирин детям или подросткам.)
Если опухоль вызывает что-то более серьезное, лечение может включать:
Лимфаденит — симптомы, причины, лечение
Лимфаденит — это воспаление лимфатических узлов, приводящее к отеку и болезненности лимфатических узлов.Лимфатические узлы, также называемые лимфатическими узлами, являются частью лимфатической системы. Лимфатическая система является частью иммунной системы. Лимфатические узлы производят клетки, которые помогают организму бороться с инфекциями.
Воспаление лимфатических узлов может возникнуть из-за инфекций или неинфекционных причин. Инфекционные причины лимфаденита включают как вирусные инфекции, такие как ВИЧ или вирусы верхних дыхательных путей, так и бактериальные инфекции. Реже грибковые или паразитарные инфекции могут вызвать воспаление лимфатических узлов.Наиболее частыми бактериальными причинами лимфаденита являются стафилококковые (стафилококковые) или стрептококковые (стрептококковые) инфекции. Туберкулез (серьезная инфекция, поражающая легкие и другие органы) — еще одна бактериальная инфекция, которая также может вызывать лимфаденит. Лимфаденит также может возникать при наличии рака в лимфатических узлах, либо при первичном раке лимфатических узлов (лимфома), либо при метастатической опухоли из других частей тела.
При лимфадените узлы набухают рядом с местом основной инфекции, воспаления или опухоли.Симптомы лимфаденита включают твердые, опухшие или болезненные лимфатические узлы. В целом, если узлы твердые и неподвижные, возможной причиной может быть рак, но в большинстве случаев увеличенные лимфатические узлы не представляют собой рак. Более мягкие и податливые узлы, скорее всего, являются результатом инфекционного или доброкачественного процесса.
Лимфаденит может быть результатом инфекционных заболеваний и передаваться от человека к человеку.
Немедленно обратиться за медицинской помощью
(звоните 911) в случае серьезных симптомов, таких как твердые, опухшие или болезненные лимфатические узлы.Эти симптомы могут сочетаться с затрудненным дыханием, высокой температурой (выше 101 градуса по Фаренгейту), кожной инфекцией или абсцессом и учащенным сердцебиением (тахикардией).
Немедленно обратитесь за медицинской помощью , если вы лечитесь от лимфаденита, но легкие симптомы повторяются или сохраняются.
.




 Нет ли очага в зоне дренирования лимфоузла, в том числе:
Нет ли очага в зоне дренирования лимфоузла, в том числе:

 кариес и так далее.
кариес и так далее.