Сердечная недостаточность. Причины, симптомы, признаки, диагностика и лечение патологии. :: Polismed.com
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции!
Сердечная недостаточность – состояние, при котором сердечно-сосудистая система не в состоянии обеспечить достаточное кровообращение. Нарушения развиваются в связи с тем, что сердце сокращается недостаточно сильно и выталкивает в артерии меньше крови, чем необходимо для обеспечения потребностей организма.
Признаки сердечной недостаточности: повышенная утомляемость, непереносимость физических нагрузок, одышка, отеки. С этой болезнью люди живут десятки лет, но без должного лечения сердечная недостаточность может привести к опасным для жизни последствиям: отеку легких и кардиогенному шоку.
Причины развития сердечной недостаточности связаны с длительной перегрузкой сердца и сердечно-сосудистыми заболеваниями: ишемической болезнью сердца, гипертонической болезнью, пороками сердца.
Распространенность. Сердечная недостаточность – одна из самых распространенных патологий. В этом плане она соперничает с самыми распространенными инфекционными заболеваниями. Из всей популяции от хронической сердечной недостаточности страдает 2-3%, а среди людей старше 65 лет этот показатель достигает 6-10%. Затраты на лечение сердечной недостаточности в два раза превышают средства, выделяемые на лечение всех форм рака.
Анатомия сердца
 Сердце – это полый четырехкамерный орган, который состоит из 2-х предсердий и 2-х желудочков. Предсердия (верхние отделы сердца) отделены от желудочков перегородками с клапанами (двухстворчатым и трехстворчатым), которые пропускают кровь в желудочки и закрываются, препятствуя ее обратному току.
Сердце – это полый четырехкамерный орган, который состоит из 2-х предсердий и 2-х желудочков. Предсердия (верхние отделы сердца) отделены от желудочков перегородками с клапанами (двухстворчатым и трехстворчатым), которые пропускают кровь в желудочки и закрываются, препятствуя ее обратному току.
Правая половина наглухо отделена от левой, поэтому венозная и артериальная кровь не смешиваются.
Функции сердца:
- Сократимость. Сердечная мышца сокращается, полости уменьшаются в объеме, выталкивая кровь в артерии. Сердце перекачивает кровь по организму, выполняя роль насоса.
- Автоматизм. Сердце способно самостоятельно вырабатывать электрические импульсы, вызывающие его сокращение. Эту функцию обеспечивает синусовый узел.
- Проводимость. По особым путям импульсы из синусового узла проводятся к сократительному миокарду.
- Возбудимость – способность сердечной мышцы возбуждаться под влиянием импульсов.
Круги кровообращения.
Сердце перекачивает кровь по двум кругам кровообращения: большому и малому.
- Большой круг кровообращения – из левого желудочка кровь поступает в аорту, а из нее по артериям ко всем тканям и органам. Здесь она отдает кислород и питательные вещества, после чего по венам возвращается в правую половину сердца – в правое предсердие.
- Малый круг кровообращения – из правого желудочка кровь поступает в легкие. Здесь в мелких капиллярах, опутывающих легочные альвеолы, кровь теряет углекислый газ и вновь насыщается кислородом. После этого она по легочным венам возвращается в сердце, в левое предсердие.
Строение сердца.
Сердце состоит из трех оболочек и околосердечной сумки.
- Околосердечная сумка – перикард. Наружный волокнистый слой околосердечной сумки, свободно окружает сердце. Он прикреплен к диафрагме и грудной кости и фиксирует сердце в грудной клетке.
- Наружная оболочка – эпикард. Это тонкая прозрачная пленка из соединительной ткани, которая плотно сращена с мышечной оболочкой. Вместе с околосердечной сумкой обеспечивает беспрепятственное скольжение сердца при расширении.
- Мышечная оболочка – миокард. Мощная сердечная мышца занимает большую часть сердечной стенки. В предсердьях различают 2 слоя глубокий и поверхностный. В мышечной оболочке желудков 3 слоя: глубокий, средний и наружный. Истончение или разрастание и огрубение миокарда вызывает сердечную недостаточность.
- Внутренняя оболочка – эндокард. Она состоит из коллагеновых и эластических волокон, которые обеспечивают гладкость полостей сердца. Это необходимо для скольжения крови внутри камер, в противном случае могут образовываться пристеночные тромбы.
Механизм развития сердечной недостаточности

Хроническая сердечная недостаточность развивается медленно на протяжении нескольких недель или месяцев. В развитии хронической сердечной недостаточности выделяют несколько фаз:
- Повреждение миокарда развивается в результате болезни сердца или длительной перегрузки.
- Нарушение сократительной функции левого желудочка. Он слабо сокращается и направляет в артерии недостаточное количество крови.
- Стадия компенсации. Включаются механизмы компенсации, чтобы обеспечить нормальную работу сердца в сложившихся условиях. Мышечный слой левого желудочка гипертрофируется, за счет увеличения в размерах жизнеспособных кардиомиоцитов. Повышается выделение адреналина, который заставляет сердце сокращаться сильнее и чаще. Гипофиз выделяет антидиуретический гормон, под действием которого в крови повышается содержание воды. Таким образом, увеличивается объем перекачиваемой крови.
- Исчерпание резервов. Сердце исчерпывает возможности снабжать кардиомиоциты кислородом и питательными веществами. Они испытывают дефицит кислорода и энергии.
- Стадия декомпенсации – нарушения кровообращения уже не могут быть компенсированы. Мышечный слой сердца не в состоянии нормально функционировать. Сокращения и расслабления становятся слабыми и медленными.
- Развивается сердечная недостаточность. Сердце сокращается слабее и медленнее. Все органы и ткани получают недостаточно кислорода и питательных веществ.
Острая сердечная недостаточность развивается в течение нескольких минут и не проходит стадии, характерные для ХСН. Инфаркт, острый миокардит или тяжелые аритмии приводят к тому, что сокращения сердца становятся вялыми. При этом резко падает объем крови, поступающий в артериальную систему.
Виды сердечной недостаточности
 Хроническая сердечная недостаточность – следствие сердечно сосудистых заболеваний. Она развивается постепенно и медленно прогрессирует. Стенка сердца утолщается за счет роста мышечного слоя. Образование капилляров, обеспечивающих питание сердца, отстает от нарастания мышечной массы. Питание сердечной мышцы нарушается, и она становится жесткой и менее эластичной. Сердце не справляется с перекачиванием крови.
Хроническая сердечная недостаточность – следствие сердечно сосудистых заболеваний. Она развивается постепенно и медленно прогрессирует. Стенка сердца утолщается за счет роста мышечного слоя. Образование капилляров, обеспечивающих питание сердца, отстает от нарастания мышечной массы. Питание сердечной мышцы нарушается, и она становится жесткой и менее эластичной. Сердце не справляется с перекачиванием крови.
Тяжесть заболевания. Смертность у людей с хронической сердечной недостаточностью в 4-8 раз выше, чем у их сверстников. Без правильного и своевременного лечения в стадии декомпенсации выживаемость на протяжении года составляет 50%, что сравнимо с некоторыми онкологическими заболеваниями.
Механизм развития ХСН:
- Снижается пропускная (насосная) способность сердца – появляются первые симптомы болезни: непереносимость физических нагрузок, одышка.
- Подключаются компенсаторные механизмы, направленные на сохранение нормальной работы сердца: укрепление сердечной мышцы, увеличение уровня адреналина, увеличение объема крови за счет задержки жидкости.
- Нарушение питания сердца: мышечных клеток стало намного больше, а количество кровеносных сосудов увеличилось незначительно.
- Компенсаторные механизмы истощены. Работа сердца значительно ухудшается – с каждым толчком оно выталкивает недостаточно крови.
Виды хронической сердечной недостаточности
В зависимости от фазы сердечного сокращения, в которой возникает нарушение:
- Систолическая сердечная недостаточность (систола – сокращение сердца). Камеры сердца сокращаются слабо.
- Диастолическая сердечная недостаточность (диастола – фаза расслабления сердца) сердечная мышца не эластична, она плохо расслабляется и растягивается. Поэтому во время диастолы желудочки недостаточно заполняются кровью.
В зависимости от причины, вызвавшей заболевание:
- Миокардиальная сердечная недостаточность – сердечные заболевания ослабляют мышечный слой сердца: миокардит, пороки сердца, ишемическая болезнь.
- Перегрузочная сердечная недостаточность – миокард ослаблен в результате перегрузки: повышенная вязкость крови, механические препятствия оттоку крови из сердца, гипертензия.
Острая сердечная недостаточность (ОСН) – опасное для жизни состояние, связанное с быстрым и прогрессирующим нарушением насосной функции сердца.
Механизм развития ОСН:
- Миокард сокращается недостаточно сильно.
- Резко уменьшается количество выбрасываемой в артерии крови.
- Замедленное прохождение крови через ткани организма.
- Повышение давления крови в капиллярах легких.
- Застой крови и развитие отеков в тканях.
Тяжесть заболевания. Любое проявление острой сердечной недостаточности является опасным для жизни и быстро может привести к летальному исходу.
Существуют два типа ОСН:
- Правожелудочковая недостаточность.
Развивается при повреждении правого желудочка в результате закупорки концевых ветвей легочной артерии (тромбоэмболия легочной артерии) и инфаркте правой половины сердца. При этом уменьшается объем крови, перекачиваемой правым желудочком из полых вен, несущих кровь от органов в легкие.
- Левожелудочковая недостаточность вызвана нарушением кровотока в коронарных сосудах левого желудочка.
Механизм развития: правый желудочек продолжает накачивать кровь в сосуды легких, отток из которых нарушен. Легочные сосуды переполняются. При этом левое предсердие не в состоянии принять увеличенный объем крови и развивается застой в малом круге кровообращения.
Варианты течения острой сердечной недостаточности:
- Кардиогенный шок – значительное снижение сердечного выброса, систолическое давление менее 90 мм. рт. ст, холодная кожа, вялость, заторможенность.
- Отек легких – заполнение альвеол жидкостью, просочившейся сквозь стенки капилляров, сопровождается тяжелой дыхательной недостаточностью.
- Гипертонический криз – на фоне высокого давления развивается отек легких функция правого желудочка сохранена.
- Сердечная недостаточность с высоким сердечным выбросом – кожа теплая, тахикардия, застой крови в легких, иногда высокое давление (при сепсисе).
- Острая декомпенсация хронической сердечной недостаточности – симптомы ОСН выражены умеренно.
Причины сердечной недостаточности
Причины хронической сердечной недостаточности

- Болезни сердечных клапанов – приводят к поступлению излишнего количества крови в желудочки и их гемодинамической перегрузке.
- Артериальная гипертензия (гипертоническая болезнь) – нарушается отток крови из сердца, увеличивается объем крови, находящийся в нем. Работа в усиленном режиме приводит к переутомлению сердца и растяжению его камер.
- Стеноз устья аорты – сужение просвета аорты приводит к тому, что кровь скапливается в левом желудочке. Давление в нем повышается, желудочек растягивается, его миокард ослабляется.
- Дилатационная кардиомиопатия – заболевание сердца, характеризующееся растяжением сердечной стенки без
Сердечная недостаточность — Лечение и симптомы сердечно-сосудистой недостаточности
Что такое сердечно-сосудистая недостаточность
Сердечная недостаточность – это нарушение функции сердца, когда оно не способно обеспечить полноценный кровоток в органах и тканях. Клетки тела получают недостаточное количество питательных веществ, испытывают кислородное голодание. Хроническая сердечная недостаточность является итогом практически всех заболеваний сердца.
Смотреть видео
Причины хронической сердечной недостаточности
Из-за сужения сосудов повышается напряжение крови внутри, сердцу становится все сложнее проталкивать ее. До определенного момента это нарушение компенсируется увеличением силы и частоты сердечных сокращений, но со временем сердце перестает справляться с повышенными нагрузками.
Сердечная недостаточность может быть обусловлена нарушением функции самого сердца при миокардите, миокардиодистрофии, пороках сердечных клапанов, тяжелых инфекциях, отравлениях, аутоиммунных заболеваниях. Многие заболевания легких сопровождаются повышением артериального давления в легочных сосудах. В результате возрастают нагрузки на сердце, и это также способно приводить к сердечной недостаточности. При нарушении функции почек в организме задерживается лишняя жидкость, это способствует увеличению количества крови и повышению нагрузок на сердечную мышцу.
Часто сердечная недостаточность развивается после перенесенного инфаркта миокарда.
Симптомы сердечной недостаточности
На начальных стадиях симптомы сердечной недостаточности возникают только во время физических нагрузок. Появляется одышка – дыхание становится слишком частым и глубоким, не соответствует тяжести работы или физических упражнений. Если повышается давление в сосудах легких, больного беспокоит кашель, иногда с примесями крови.
После физических нагрузок, обильной еды и в положении лежа возникает усиленное сердцебиение. Больной предъявляет жалобы на повышенную утомляемость, слабость.
Со временем эти симптомы усиливаются, начинают беспокоить не только во время физической работы, но и в покое.
У многих пациентов с сердечной недостаточностью уменьшается количество мочи, они ходят в туалет преимущественно по ночам. По вечерам на ногах появляются отеки, сначала только на стопах, а со временем «поднимаются» выше. Кожа стоп, кистей, мочек ушей и кончика носа приобретает синюшный оттенок. Если сердечная недостаточность сопровождается застоем крови в сосудах печени, возникает чувство тяжести и боли под правым ребром.
Со временем сердечная недостаточность приводит к нарушению кровообращения в головном мозге. Больной становится раздражительным, быстро утомляется во время умственных нагрузок, часто впадает в депрессию. Он плохо спит по ночам, а днем постоянно сонливый.
Как вылечить сердечную недостаточность
При сердечной недостаточности врач может назначить следующие исследования и анализы:
- общий анализ крови;
- ультразвуковое исследование сердца;
- рентгенография грудной клетки;
- компьютерная и магнитно-резонансная томография;
- ЭКГ;
- Ультразвуковое исследование почек, печени.
Лечение сердечной недостаточности проводится медикаментозными средствами. Периодически необходима госпитализация в стационар для обследования и лечения. Обычно рекомендации и назначения при сердечной недостаточности включают:
- ограничение физических нагрузок;
- лечебную физкультуру;
- диету: нужно ограничить потребление соли, жидкости, жирной пищи;
- лекарственные препараты для снижения артериального давления и разгрузки сердца;
- средства, усиливающие сердечные сокращения;
- препараты, способствующие выведению лишней жидкости из организма и восстановлению водно-солевого баланса;
- витамины, микроэлементы, сосудистые и другие средства, способствующие восстановлению нормального обмена веществ в сердечной мышце;
- лечение основного заболевания, которое привело к развитию сердечной недостаточности.
что это такое, описание симптомов, лечение, прогноз
Декомпенсированная сердечная недостаточность – это терминальная стадия заболевания в результате повреждения миокарда такой степени, когда сердечная мышца становится неспособной транспортировать кровь к органам, тканям организма человека.

Общие данные
Нарушения работы кардиальных структур многообразны по характеру, примерно в 40% случаев они потенциально летальны. Если упустить благоприятный момент для терапии, почти 90% патологий описанного профиля рано или поздно закончатся смертью больного. Сердечная недостаточность в общем смысле представляет собой нарушение сократительной способности миокарда, насосной функции.
В результате кровь не может двигаться по организму с достаточной скоростью, интенсивностью. А значит питание тканей существенно ослаблено. Итогом оказывается полиорганная дисфункция и гибель пациента. Подобный негативный сценарий развивается в разные сроки. У кого-то на достижение «конечной точки» уходят десятилетия. У других счет идет на месяцы.
На кардинальное излечение рассчитывать уже не приходится. В 20% случаев есть шансы на увеличение продолжительности жизни пациента. В остальных 80% речь идет о паллиативной помощи. То есть улучшений условий существования без возможности излечения. Единственный способ предотвратить переход патологии в эту стадию — раннее реагирование, диагностика и начало терапии при первых же симптомах, которые не так трудно обнаружить.
Классификация
Сердечная недостаточность – это очень опасное состояние, при котором сердце не способно в достаточной мере выполнять свои функции. Вследствие этого органы и все ткани организма не получают нужное количество крови, с которой поступают кислород и питательные вещества. Данное заболевание имеет несколько этапов развития, самый опасный, третий – декомпенсация. Сердечная недостаточность в стадии декомпенсации часто приводит к смертельному исходу. В данном случае сердце не справляется со своей задачей не только при физических или эмоциональных нагрузках, но даже если человек находится в спокойном состоянии. Данная форма необратима, и поэтому настолько опасна.
Для декомпенсированной сердечной недостаточности характерно:
- Увеличение миокарда, а точнее – его растяжение и истончение.
- Задержка жидкости в организме.
- Стремительное снижение сердечного выброса.
- Отечность миокарда.
Хроническая форма декомпенсации – это длительный процесс, то есть данная патология развивается на протяжении годов, и при этом прогрессирует. Особенность ее заключается в том, что вследствие какого-либо поражения органа (некроз, воспаление, дисплазия), клетки миокарда изменяются. Это отражается на его функционировании. Но клетки, которые еще не поражены, выполняют работу, компенсируя дисфункцию пораженных миоцитов. Далее происходит декомпенсация, и сердце не способно перекачивать кровь в нужном количестве.
Декомпенсированную сердечную недостаточность разделяют по локализации:
- Патология левого желудочка. Диастолический тип – при этом полость не способна получить нужное количество крови. Это чревато перегрузкой левого предсердия и застойным процессом в легких. Но сердечный выброс в аорту еще сохранен. Систолический тип – левый желудочек расширен, снижен сердечный выброс. Сократительная функция желудочка нарушена.
- Патология правого желудочка. Она характеризируется застойным процессом в большом кругу кровообращения, а малый при этом недостаточно снабжается кровью.
- Смешанная форма. Она встречается очень редко. Для нее характерна дисфункция и левого, и правого желудочков.
Патогенез
Развитие острой сердечной недостаточности часто наблюдается на фоне инфаркта миокарда, острого миокардита, тяжелых аритмий (фибрилляции желудочков, пароксизмальной тахикардии и др.). При этом происходит резкое падение минутного выброса и поступления крови в артериальную систему. Острая сердечная недостаточность клинически сходна с острой сосудистой недостаточностью и иногда обозначается как острый сердечный коллапс.
При хронической сердечной недостаточности изменения, развивающиеся в сердце, длительное время компенсируются его интенсивной работой и приспособительными механизмами сосудистой системы: возрастанием силы сокращений сердца, учащением ритма, снижением давления в диастолу за счет расширения капилляров и артериол, облегчающего опорожнение сердца во время систолы, повышением перфузии тканей.
Дальнейш
симптомы, причины, оказание первой помощи, проведение диагностики и лечение
Сердечно-сосудистая недостаточность (по МКБ-10 код I50) относится к болезни, для которой характерно наличие целого ряда признаков, связанных с нарушением в процессе заполнения и опорожнения сердечной мышцы. В результате этого в организме наблюдаются различного рода нарушения.
Признаки этой болезни достаточно характерны, и при их возникновении обязательно нужно обратиться к врачу для проведения диагностики и лечения. Терапия выполняется при помощи консервативных и хирургических методик.
Основная классификация
Существует две формы недостаточности сердечно-сосудистой системы — острая и хроническая. Также болезнь подразделяется не только по характеру протекания, но и по локализации. В связи с этим, выделяют такие формы нарушения, как:
- левожелудочковая;
- правожелудочковая;
- тотальная.

Помимо этого, врачи выделяют несколько стадий развития патологии. Первая степень характеризуется тем, что видимые признаки отсутствуют, однако, наблюдаются анатомическое поражение сердца и сосудов, что определяется при проведении обследования.
При второй степени A наблюдаются патологические признаки со стороны одного круга кровообращения. При этом наблюдается сильный лающий сухой кашель, который в основном проявляется в ночное время в положении лежа. Вторая степень B характеризуется тем, что возникает патологическая симптоматика, которая указывает на проблемы кровообращения. В частности, среди признаков нужно выделить наличие сильного «сердечного» кашля с отделением мокроты и отечность ног.
Третья степень имеет наиболее выраженную симптоматику. Она требует срочной госпитализации больного и последующего проведения реанимационных мероприятий. Также болезнь может быть:
- компенсированная;
- субкомпенсированная;
- декомпенсированная.
Компенсированная форма обозначает то, что назначенное лечение помогает справиться с имеющейся болезнью. При субкомпенсированной наблюдаются различного рода проявления сердечной недостаточности, но при этом самочувствие больного не критично. Декомпенсированная форма полностью соответствует 3 стадии протекания болезни. То есть, больной нуждается в срочных реанимационных мероприятиях.
Острая форма недостаточности
Острая сердечно-сосудистая недостаточность (по МКБ-10: I50) относится к очень тяжелому состоянию, которое представляет большую опасность для жизни пациента. Нарастание признаков происходит стремительно и характеризуется резким снижением функционирования миокарда и уменьшением сердечного выброса.
При этой форме болезни наблюдается задержка микроциркуляции крови в области малого круга. В связи с этим наблюдаются такие симптомы острой сердечно-сосудистой недостаточности, как резкая отечность легких, для которой характерна сильная одышка, доходящая практически до удушья. Стоит учитывать то, что лечение требует применения назначенных врачом медикаментозных препаратов. В особо сложных и опасных случаях проводится операция, при которой человеку устанавливается кардиостимулятор.
Среди основных симптомов острой сердечно-сосудистой недостаточности выделяют учащенное сердцебиение, а также несколько синеватый оттенок или выраженный цианоз кожи. Сильная одышка приводит к тому, что больной в течение длительного времени должен находиться в положении сидя. Если человек ложится, то вентиляция легких снижается.
Существуют и другие симптомы этой болезни. Обычно наблюдается кашель с пенистой вязкой мокротой. При сильном повышении давления в сосудах легких может возникать сердечно-легочная недостаточность. При этом должно насторожить наличие одышки в состоянии покоя, острая боль в области грудины, посинение губ.
Хроническая недостаточность
Хроническая сердечно-сосудистая недостаточность встречается чаще всего. В основном, она присуща людям старше 60 лет. Среди основных провоцирующих факторов нужно выделить:
- артериальную гипертензию;
- хроническую ишемию сердца;
- миокардит;
- болезни легких;
- сахарный диабет.
Человек, у которого наблюдается хроническая сердечно-сосудистая недостаточность, страдает от постоянной одышки, повышенной утомляемости, учащенного сердцебиения. Большинство пациентов говорят о том, что они очень быстро устают и даже незначительная нагрузка им просто не под силу. Эти проблемы обусловлены незначительным сердечным выбросом, гипоксией тканей, недостаточным током крови.
Если человек замечает, что при незначительной нагрузке на организм, начинает испытывать сильную усталость, а также ухудшается его самочувствие. При возникновении первой симптоматики, обязательно нужно обратиться к врачу для проведения диагностики.
Одышка нарастает постепенно. Изначально она наблюдается только при физических усилиях, но со временем она может быть даже в состоянии полного покоя. Подобное проявление способно спровоцировать образование сердечной астмы, при которой возникают приступы удушья ночью. Они вызывают у больного сильную панику.
Причины возникновения
Среди основных причин сердечно-сосудистой недостаточности нужно выделить такие болезни, как:
- артериальная гипертензия;
- митральные и артериальные пороки сердца;
- инфекционная болезнь сердца;
- ишемия;
- генетические нарушения сердечной деятельности.
Все эти болезни также имеют определенные причины. Стоит отметить, что развитие болезни, в основном происходит при гипертензии. В связи с этим обязательно важно своевременно провести диагностику и последующее лечение, чтобы предотвратить развитие осложнений.
Основные симптомы
Симптомы сердечно-сосудистой недостаточности достаточно сильно выражены и доставляют значительный дискомфорт человеку, который болеет. Важно своевременно распознать первые признаки протекания патологии, так как это позволит максимально быстро начать лечение. Проявления болезни для людей разного пола и возраста могут несколько различаться.
Симптомы сердечно-сосудистой недостаточности у мужчин многообразны. Их очень просто распознать, если пристально следить за своим самочувствием. Специалисты рекомендуют мужчинам старше 40 лет регулярно посещать кардиолога. Если не обнаружить болезнь на первоначальных стадиях развития, то она может спровоцировать опасные осложнения. Среди основных признаков сердечно-сосудистой недостаточности у мужчин нужно выделить такие:
- незначительная желтушность кожи;
- посинение подбородка, кончика носа, ушей;
- отечность конечностей;
- увеличение вен на шее;
- увеличение печени;
- кашель с выделением мокроты;
- одышка;
- хрипы в области легких.
Особенности протекания сердечной патологии у женщин схожи с другими болезнями сердца, поэтому требуется проведение дополнительного обследования. Среди основных симптомов сердечно-сосудистой недостаточности у женщин нужно выделить такие, как:
- жжение или чувство сдавливания в груди;
- изжога, тошнота и рвота;
- сухой кашель и сильная одышка;
- боль отдает в шею, челюсть, руки.
У женщин прогрессирование подобной патологии зачастую связано с эмоциональным перенапряжением.

Симптомы сердечно-сосудистой недостаточности у детей во многом зависят от возраста малыша и продолжительности протекания болезни. Важно своевременно диагностировать патологию, однако, это не всегда удается. Именно поэтому, родителям нужно пристально наблюдать за своим ребенком, чтобы можно было своевременно заметить отклонения. Среди основных признаков болезни у детей и подростков нужно выделить следующие:
- сильная одышка;
- появление тахикардии;
- потемнение в глазах;
- утомляемость;
- потеря сознания;
- бледность кожи;
- плохой сон;
- отечность по всему телу;
- частое срыгивание;
- посинение пальцев и губ;
- приступообразный кашель и хрип в легких.
У пожилого человека симптомы сердечно-сосудистой недостаточности выражены недостаточно сильно. Однако, признаки болезни прогрессируют довольно быстро, поэтому их своевременное обнаружение важно для людей в годах. Среди ранних симптомов нужно выделить следующие:
- усиление приступов кашля;
- потемнение в глазах, обмороки;
- повышенная частая утомляемость;
- чуткий сон;
- снижение умственной работоспособности;
- сильное перевозбуждение;
- снижение физической активности.
При возникновении первых симптомов сердечно-сосудистой недостаточности у взрослых и детей обязательно нужно обратиться к врачу для прохождения комплексной диагностики и последующего лечения. От степени выраженности имеющихся признаков имеющейся патологии во многом зависит особенность проведения лечения.
Первая помощь
Приступ продолжается в основном от 3-5 минут до нескольких часов, но определить начало развития приступа невозможно. Пациенты со временем учатся следить за своим самочувствием и чувствуют приближение приступа. Если наблюдается одышка и присутствует отечность, то нужно срочно отправляться к врачу.
Однако, у больного может случиться внезапный приступ, поэтому обязательно нужно знать, как оказать помощь при сердечно-сосудистой недостаточности. Ни в коем случае нельзя подвергаться панике, а также срочно позвонить в скорую помощь. Еще до приезда врача нужно расстегнуть одежду больного, обеспечив доступ свежего воздуха. Человека нужно посадить прямо и дать ему под язык таблетку «Нитроглицерина». Пострадавший должен занимать полусидячее положение. Это позволяет обеспечить отток крови от сердца к ногам. Если ситуация очень сложная, почти критическая, то можно наложить жгуты на область бедер.

При острой сердечно-сосудистой недостаточности помощь нужно оказать незамедлительно, поэтому обязательно должны быть дома препараты, назначенные врачом. В помещении нужно создать требуемые условия для притока свежего воздуха. Для этого рекомендуется полностью открыть все окна и двери, чтобы был сквозняк.
При резком ухудшении самочувствия требуется неотложная помощь при сердечно-сосудистой недостаточности, так как это поможет спасти жизнь пациента. Если человек начинает задыхаться, то нужно провести реанимационные мероприятия самостоятельно.
Проведение диагностики
Чтобы поставить диагноз «синдром сердечно-сосудистой недостаточности», помимо опроса и осмотра пациента, врачом в основном назначаются дополнительные методики исследования, в частности такие:
- анализ крови и мочи;
- электрокардиография;
- контрастная коронарография;
- эхокардиография;
- ультразвуковая диагностика брюшной полости;
- рентгенография органов грудной клетки;
- компьютерная томография;
- ангиография.
Определение причин возникновения этой патологии имеет очень важное значение, так как это позволит намного быстрее выявить наличие болезни и провести лечение, чтобы предотвратить развитие осложнений.
Особенности лечения
При возникновении первых симптомов сердечно-сосудистой недостаточности, лечение обязательно нужно начать незамедлительно, так как это поможет несколько повысить качество жизни пациента. Терапия обязательно должна быть комплексной и включает следующее:
- прием медикаментозных препаратов;
- соблюдение диеты;
- ведение правильного и здорового образа жизни.
Если консервативные методики не приносят требуемого результата и самочувствие пациента только ухудшается, врач может назначить проведение операции.
Пациенты должны придерживаться специально назначенной врачом диеты с минимальным количеством соли. Если человек страдает от лишнего веса, то диета должна быть направлена на его снижение, чтобы уменьшить нагрузку на сердце. Потребляемая пища должна содержать минимум жира, сахара и холестерина. Нужно включать в свой рацион продукты питания, содержащие много калия.

Чтобы устранить симптомы сердечно-сосудистой недостаточности, лечение должно включать в себя изменение образа жизни. Важно отказаться от табакокурения. Нужно избегать сильного переутомления и работы, которая связана с очень сильными нагрузками, уделять достаточно времени отдыху.
Больным показано проведение регулярной лечебной гимнастики, которая несколько замедляет прогрессирование патологии, нормализовать самочувствие и уменьшить имеющуюся симптоматику. Нужно стараться избегать респираторных инфекций, в частности, таких как ОРВИ, грипп, пневмония. Пациент обязательно должен строго выполнять все предписания врача.
Врач строго индивидуально для каждого отдельного пациента назначает медикаментозное лечение сердечно-сосудистой недостаточности, которая включает в себя такие препараты, как:
- диуретики;
- блокаторы ангиотензиновых рецепторов;
- сосудорасширяющие средства;
- бета-блокаторы;
- магний, калий;
- блокаторы кальциевых каналов;
- средства, предназначенные для поддержания функционирования сердечной мышцы.
Обязательно лечение должно быть направлено на устранение первичной причины. При острой форме болезни или в период рецидива назначается соблюдение постельного режима и полный покой. Во всех остальных случаях нагрузки должны быть умеренными.
Медикаментозная терапия
Медикаментозное лечение сердечно-сосудистой недостаточности позволяет несколько продлить и значительно улучшить самочувствие пациентов и качество их жизни. Основными целями проведения консервативной терапии являются такие, как:
- защита сердца, печени, сосудов и мозга;
- профилактика осложнений;
- уменьшение выраженности симптоматики;
- продление жизни больного.
Для проведения лечения назначают такие группы медикаментозных препаратов:
- сердечные гликозиды;
- ингибиторы АПФ и вазодилататоры;
- диуретики;
- антикоагулянты;
- нитраты.
Ингибиторы АПФ обладают гипотензивными и кардиопротекторными качествами. Эти лекарственные средства способствуют снижению гипертрофии сердца. В частности врач для проведения лечения может назначить такие препараты как «Лизиноприл», «Фозиноприл», «Каптоприл», «Эналаприл». Они способствуют нормальной переносимости физических нагрузок.

Сердечные гликозиды помогают улучшить сердечный выброс, снижая тем самым различного рода застойные проявления. Помимо этого они способствуют нормализации функций мочевыделительной системы. В основном, врачи назначают такие препараты как «Строфантин», «Дигоксин», «Коргликон».
Кардиоселективные адреноблокаторы помогают уменьшить сопротивление сосудистой системы, благодаря чему снижается давление и нагрузка на сердечную мышцу. В частности, применяются такие препараты как «Метопролол», «Локрен», «Атенолол».
Мочегонные средства помогают вывести переизбыток жидкости из организма, а также нормализуют работу сердца. Для усиления эффекта при сердечной недостаточности могут быть назначена комбинация диуретиков с другими препаратами. В основном, врач назначает такие препараты как «Фуросемид», «Гидрохлортиазид», «Триамтерен».
Для расширения веночных артерий сердца и повышения сердечного выброса назначают нитраты, в частности, такие как «Сустак», «Нитроглицерин». Нормализация питания сердца приводит к уменьшению болей в области сердца. Помимо этого, для проведения комплексной терапии могут быть назначены ноотропные средства, гепатопротекторы, витамины, антибиотики, ферменты. Назначение этих медикаментозных препаратов зависит от имеющейся симптоматики болезни.
Чем раньше будет проведено определение основных причин возникновения сердечно-сосудистой недостаточности, тем результативнее окажется терапия.
При возникновении острого приступа, пациента срочно госпитализируют в стационар, где оказывают неотложную помощь. Для этого вводится «Нитроглицерин», диуретики, а также проводятся ингаляции кислорода. При образовании асцита выполняется пункционное удаление скопившейся жидкости из брюшной полости. В особо тяжелых случаях требуется плевральная пункция. Для предотвращения гипоксии и отмирания тканей назначается кислородная терапия.
Хирургическое вмешательство
Проведение операции показано в случае неэффективности проведения медикаментозной терапии. Хирургическое вмешательство направлено на нормализацию функционирования сердечной мышцы и предотвращение ее последующего повреждения. Одним из наиболее распространенных методов является шунтирование. При его проведении кровоток направляется в обход блокированного сосуда.

При протекании болезни клапаны значительно деформируются. Это приводит к нарушению кровообращения. В таком случае назначается операция по их замене или восстановлению. Операция Дора показана после инфаркта. Последствием инфаркта на сердце остается шрам. Кроме того, ткани органа значительно истончаются, что приводит к постепенному истончению аневризмы. Во время операции проводится удаление аневризмы или пораженной ткани.
При особо тяжелой форме протекания болезни, когда другие методики терапии не принесли требуемого результата, то может потребоваться пересадка сердца.
Проведение реабилитации
Пациентам с хронической формой болезни обязательно назначается комплексная кардиореабилитация. Это специально разработанный комплекс, включающий в себя несколько оздоровительных процедур в сочетании с медикаментозной терапией и изменением образа жизни. Рекомендуется проводить такую реабилитацию в санатории. В них созданы все требуемые условия для нормализации самочувствия и восстановления после тяжелой болезни.
Пройти кардиореабилитацию также должны больные, у которых в прошлом была острая форма недостаточности, спровоцированная инфарктом или тяжелым клапанным пороком. Реабилитация проводится только тогда, когда состояние больного несколько стабилизировалось. Кардиореабилитация позволяет достичь положительных результатов:
- уменьшение симптоматики;
- снижение отечности;
- исчезновение одышки, слабости и других признаков.
У пациентов повышается переносимость физических нагрузок. Комплексная терапия позволяет на факторы риска возникновения сердечно-сосудистых болезней, улучшить функционирование сердца и снизить вероятность возникновения рецидивов.
Меры реабилитации направлены на повышение продолжительности жизни. Люди, страдающие от сердечных болезней, должны умеренно питаться, потреблять свежие фрукты и овощи.
Последствия болезни
Синдром сердечной недостаточности – очень тяжелая болезнь, которая провоцирует опасные последствия для человека. Обязательно нужно обращать внимание на имеющуюся симптоматику, чтобы своевременно распознать возникновение проблемы. Последствия острой формы болезни крайне неблагоприятны и даже опасны для человека.
У пациентов значительно повышается риск летального исхода при инсульте или инфаркте. Болезни сердечно-сосудистой системы, осложненные острой недостаточностью, протекают в гораздо более тяжелой форме и намного хуже излечиваются. Это относится к гипертонии, стенокардии и ишемии. В особо тяжелых случаях может быть смерть от сердечно-сосудистой недостаточности, поэтому важно определить наличие проблемы, и провести лечение.
Прогноз и профилактика
Важно понимать, что при развитии подобной патологии признаки будут проявляться постоянно. К сожалению, болезнь не удается полностью вылечить, а принимаемые медикаментозные препараты только лишь помогают продлить жизнь больного. Поэтому в самом начале протекания патологии обязательно нужно все время корректировать терапию.
Прогноз во многом зависит о того, насколько сильно выражена симптоматика и поражено сердце, а также правильности подобранной методики лечения. Большое значение имеет то, насколько пациент соблюдает правила проведения терапии и его образ жизни. Отрицательно влияют на процесс лечения вредные привычки и несоблюдение режима приема препаратов.
Выздоровление и выживаемость имеет свои определенные границы. Пятилетний рубеж выживаемости проходят примерно 50% больных. На более отдаленные прогнозы оказывает влияние степень тяжести протекания болезни, а также имеющиеся сопутствующие патологии. Также важное значение имеет ведение здорового образа жизни, полноценный сон и отдых.
Стрессовые ситуации обязательно нужно полностью исключить. Неблагоприятный прогноз стоит ожидать во время 3 стадии развития болезни. Чтобы избежать тяжелых патологий сердца, нужно в течение всей жизни придерживаться определенных правил, в частности, к ним относятся следующие:
- своевременно лечить имеющиеся инфекционные болезни;
- регулярно проходить диспансеризацию;
- отказаться от табакокурения;
- избегать частого потребления вредных продуктов и напитков;
- нормализовать свой вес;
- вести активный образ жизни.
Помимо этого, очень важно нормализовать самочувствие, научиться контролировать порывы гнева, раздражительность и другие отрицательные эмоции. Только лишь правильно проведенное лечение и профилактика помогут избежать возникновения частых рецидивов и значительно улучшить самочувствие пациента.
Что такое сердечно сосудистая недостаточность
Главная » Статьи от эксперта » Сосуды
Сосудистая недостаточность – это патологическое состояние, выражающееся в нарушении циркуляции кровообращения, при снижении эластичности сосудов или уменьшении их диаметра.
Классификация недуга
Сосудистую недостаточность принято подразделять по типу сосудов на:
- Артериальную недостаточность.
- Венозную сосудистую недостаточность.

Артериальная сосудистая недостаточность является скорее фактором, указывающим на наличие серьезного заболевания сердца, возможно, присутствие других хронических заболеваний или нарушений в работе органов. В свою очередь венозную сосудистую недостаточность принято воспринимать, как самостоятельную диагностическую единицу, а не указатель на наличие других серьезных проблем со здоровьем человека.
Также медиками принято подразделять сосудистую недостаточность по скорости течения и продолжительности на следующие типы:
- Хроническая недостаточность.
- Острая недостаточность.
Типы сосудистой недостаточности
Хроническая сосудистая недостаточность проявляется, как длительные периоды пониженного артериального давления, возникающего из-за хронических инфекционных заболеваний, алкогольной зависимости или частого стресса.
Среди основных заболеваний, способствующих развитию хронической сосудистой недостаточности, можно назвать следующие: брадикардия, кардиомиопатия, тромбоз, надпочечная недостаточность, сахарный диабет.
Кроме вышеописанных заболеваний, существует ряд внешних факторов, способствующих развитию хронической недостаточности. Среди этих факторов можно выделить: частую изнурительную физическую работу, недостаточное количество употребляемой жидкости, серьезные ожоги, малоподвижный образ жизни, отсутствие в рационе витаминов С и Р.
В свою очередь острую сосудистую недостаточность принято расценивать как, возникающее в случае травм, резкое снижение объема циркуляции крови.
К таким травмам можно отнести: переломы, внешнее или внутреннее кровотечение и т. п.
Кроме ряда внешних травм, к острой сосудистой недостаточности могут привести отравления и инфекции, например, золотистый стафилококк.
Симптомы сосудистой недостаточности
Наиболее очевидным симптомом сосудистой недостаточности считают снижение артериального давления. Вследствие данного процесса происходит уменьшение объема циркулирующей к внутренним органам крови.
Основными симптомами сосудистой недостаточности, кроме того, являются: головокружение, тошнота, проблемы с вестибулярным аппаратом, снижение чувствительности кожного покрова, ощущение покалывания на кончиках пальцев, быстрая утомляемость, онемение в нижних конечностях при длительном сидении.
В случае острой сосудистой недостаточности необходимо добавить к вышеописанным еще такие симптомы, как:
- Потемнение в глазах.
- Тахикардия.
- Общая физическая слабость.
- Бледность кожи.
- Спутанность сознания
При острой сосудистой недостаточности принято говорить о таких вариантах ухудшения состояния, как обморок или коллапс.
Обморок является потерей сознания и снижением дыхательной функции в совокупности со снижением работоспособности внутренних органов.
Необходимо отметить, что при обмороке изменение состояния сознания человека происходит не сразу. Постепенно нарастающее ощущение спутанности сознания и общей слабости является тревожным звонком.
Потеря сознания в данном случае сопровождается похолоданием конечностей, изменением цвета кожных покровов и снижением функции дыхания.
При возникновении обморочного состояния необходимо придать телу пострадавшего горизонтальное положение. В течение последующих нескольких минут обморочное состояние проходит.
В рамках данного текста коллапс понимается, как прогрессирующее снижение объема циркулирующей крови. В случае коллапса можно говорить о таких внешних проявлениях, как: изменение окраса губ, повышенная потливость, постепенное снижение общей физической активности. Резкое изменение позы в этом случае может привести к потере сознания.
Диагностика и лечение сосудистой недостаточности
При диагностике и лечении такой патологии, как хроническая сосудистая недостаточность в первую очередь необходимо выявить основное заболевание, вызывающее повреждение сосудов. При появлении 4 и более симптомов из вышеперечисленных рекомендуется обратиться к врачу и пройти полный курс медицинских обследований для установления первопричины заболевания.
В случае возникновения острой сосудистой недостаточности необходимо незамедлительно обратиться за медицинской помощью.
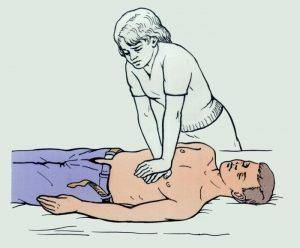 Непрямой массаж сердца
Непрямой массаж сердца
Для оказания первой помощи следует помнить, что острая сосудистая недостаточность проявляется, в том числе как улучшение кровообращения мозга и сердечной мышцы, взамен понижения объема крови, поступающей в периферические артерии. Подобная реакция возникает в соответствии с защитными механизмами организма и способствует сохранению внутренних органов.
Необходимо обеспечить максимальный приток крови к мозгу и конечностям человека с острой сосудистой недостаточностью. Для этого в первую очередь требуется освободить человека от плотной одежды, препятствующей свободному поступлению воздуха, придать телу человека горизонтальное положение, и отслеживать ритм сердцебиения и дыхания.
В случае, если изменения состояния не происходит и потеря сознания продолжается, надо поднести к носу пострадавшего вату, немного смоченную в нашатырном спирте.
В случае ухудшения состояния и остановки сердца, либо полном угнетении функций дыхания следует незамедлительно начать непрямой массаж сердца.
По прибытии медицинской помощи необходимо описать события, предшествующие обмороку, в случае если они известны, и примерную длительность обморочного состояния.
 Мезатон
Мезатон
При первичном осмотре врач прежде всего должен оценить симптомы и выделить конкретную форму сердечной недостаточности. Изучение истории болезни и выявление причин нынешнего состояния пациента являются важнейшими факторами в процессе постановки диагноза.
После выявления возможной причины возникновения острой сосудистой недостаточности врачом используются препараты экстренной медицинской помощи: Атропин, Адреналин, Мезатон, либо другие аналоги. Следует максимально оперативно стабилизировать состояние больного для экстренного перемещения в стационар.
Профилактика сосудистой недостаточности
Говоря о профилактике сосудистой недостаточности, в первую очередь необходимо упомянуть об общем укреплении сосудистой системы путем поддержания здорового образа жизни. Правильный режим дня и соответствующая диета играют основную роль в укреплении сердечно-сосудистой системы. Надо своевременно отслеживать изменения состояния своего здоровья, а кроме того, ежегодно проходить программу полного медицинского осмотра для выявления различных заболеваний на ранних стадиях. В рамках современных медицинских профилактических осмотров большое внимание уделяется именно изучению состояния сердечно-сосудистой системы.
Для укрепления сосудов и повышения их эластичности прежде всего следует сократить количество стрессов, возникающих в повседневной жизни, уделить особое внимание диете и по возможности вести активный образ жизни.
 Вареное белое мясо
Вареное белое мясо
Для профилактики сосудистой недостаточности рекомендуется исключить из рациона пищу, богатую холестерином и жирами. Безусловно, жиры являются элементами, необходимыми для поддержания функционального состояния человеческого организма. Однако жиры, используемые в ресторанах быстрого питания либо в полуфабрикатах, имеют синтетическое происхождение. Желательно полностью исключить из своего рациона сыры с высоким содержанием жирности, копченые и слабо копченые сыры и мясо, и минимизировать количество потребляемого сливочного масла. Необходимо скорректировать свою диету и добавить в рацион жиры животного или растительного происхождения, например, отдать предпочтение белому мясу в тушеном или вареном виде. Рекомендуется ограничить потребление мучного и выпечки для снижения количества поступающих в организм жиров и сахара.
Для улучшения состояния сосудов диетологи рекомендуют употреблять в пищу различные бобовые культуры: соевые бобы, горох, фасоль, непосредственно сами бобы.
Среди всех указанных выше бобовых культур наибольшее предпочтение отдается именно соевым бобам в силу того, что они содержат все необходимые для организма человека минеральные соединения.
Необходимо добавить в свой рацион продукты, богатые витаминами С и Р, среди которых наиболее полезные: голубика, черешня, черная смородина, черноплодная рябина. Среди прочих фруктов можно выделить цитрусовые: апельсины, грейпфруты, мандарины.
 Цитрусовые
Цитрусовые
Витамин Р способствует повышению эластичности стенок сосудов, сокращает хрупкость и шанс образования разрывов в мелких сосудах. Витамин С оказывает положительное влияние на иммунную систему человека, а еще повышает усвояемость витамина Р в организме.
В рамках корректировки образа жизни и режима дня настоятельно рекомендуется повысить физическую активность. Пешие прогулки, велосипедный спорт и плавание – виды спортивной активности, оказывающие максимальный эффект на сосудистую систему, укрепляя ее.
Избавление от лишнего веса и увеличение количества часов двигательной активности – прямой путь к укреплению сердечно-сосудистой системы.
Видео
https://youtu.be/c
Сердечная недостаточность — симптомы, признаки, методы лечения заболевания
Сердечная недостаточность – что это такое? Это патологическое состояние, которое появляется в случае нарушения работы сердца, когда кровь не перекачивается в должном объеме. Острая сердечная недостаточность может за короткий срок привести к гибели человека, так как велика вероятность опасных осложнений. Хроническая СН развивается постепенно и приводит к длительному «голоданию» тканей организма.
Содержание статьи:
Причины возникновения заболевания
Почему возникает сердечная недостаточность? Это состояние возникает вследствие разнообразных этиологических факторов. Чаще всего этиология этой болезни связана с атеросклерозом и артериальной гипертензией. Повышенное  давление в кровеносном русле и атеросклеротическое сужение просвета сосудов приводят к тому, что сердцу становится трудно проталкивать кровь. Ресурсы организма позволяют компенсировать это патологическое состояние – сначала нет никаких клинических симптомов недостаточности кровообращения из-за учащения пульса и увеличения силы сердечных сокращений. Когда миокард истощаются, наступает декомпенсация заболевания – это проявляется одышкой, отеками, снижением толерантности к физическому напряжению. Все это – симптомы застойной сердечной недостаточности (ЗСН).
давление в кровеносном русле и атеросклеротическое сужение просвета сосудов приводят к тому, что сердцу становится трудно проталкивать кровь. Ресурсы организма позволяют компенсировать это патологическое состояние – сначала нет никаких клинических симптомов недостаточности кровообращения из-за учащения пульса и увеличения силы сердечных сокращений. Когда миокард истощаются, наступает декомпенсация заболевания – это проявляется одышкой, отеками, снижением толерантности к физическому напряжению. Все это – симптомы застойной сердечной недостаточности (ЗСН).
Патогенез сердечной недостаточности включает также заболевания, сопровождающиеся непосредственным повреждением сердца. Это миокардиты, клапанные пороки, инфекционные и аутоиммунные болезни, интоксикации. При заболеваниях легких часто может возникать повышение давления в малом круге. Все эти причины приводят к увеличению нагрузки на сердце, из-за чего эффективность работы органа существенно снижается. Это может случиться и при задержке жидкости в организме, например, при заболеваниях почек.
Во многих случаях причины сердечной недостаточности и этиология этого состояния обусловлены перенесенным в прошлом инфарктом. Чаще всего это приводит к острой сердечной недостаточности с быстрым развитием осложнений и гибелью больного.
Виды сердечной недостаточности
Это заболевание классифицируют по скорости развития клиники:
- острая СН – прогрессирует за очень короткий срок (несколько минут – несколько часов). Осложнениями этого вида заболевания часто становится отек легких или шок кардиогенной природы. Наиболее частые причины ОСН – инфаркт, пороки клапанов (аортального и митрального), повреждение стенок сердца;
- хроническая СН – прогрессирует в течение многих месяцев или лет. Причина ХСН – это компенсированные патологические состояния с поражением сердца и других органов (артериальная гипертензия, пороки, хронические заболевания легких и др).

Классификация
Существует несколько вариантов классификации сердечной недостаточности. В зависимости от выраженности клиники выделяют следующие:
- Первая степень – клиническая симптоматика отсутствует.
- При второй степени сердечной недостаточности симптомы выражены слабо, могут присутствовать хрипы.
- Третья степень – более выраженная клиническая картина, наличие хрипов.
- Четвертая степень тяжести характеризуется наличием осложнений, например, кардиогенного шока, коллапса (снижения систолического артериального давления ниже 90 мм рт. ст.).
По степени устойчивости пациента к физическим нагрузкам сердечную недостаточность делят на четыре функциональных класса (ФК):
- 1 ФК – одышка и другие симптомы появляются при выраженных физических нагрузках, например, во время подъема на третий этаж и выше. Нормальная физическая активность не вызывает появления признаков заболевания.
- 2 ФК – умеренная сердечная недостаточность, она дает о себе знать только после подъема на два лестничных пролета или при быстрой ходьбе. Повседневная активность пациента может быть незначительно снижена.

- 3 ФК – симптоматика заболевания становится выраженной уже при небольших физических нагрузках и при повседневной деятельности. В покое одышка полностью исчезает.
- 4 ФК – в этом случае одышка и другие проявления беспокоят пациента в покое. Сердце испытывает большие нагрузки, часто наблюдаются осложнения сердечной недостаточности.
Виды сердечной недостаточности согласно ее классификации по стадиям:
- Первая стадия – начало болезни. Для нее характерно скрытое течение, симптомы недостаточности кровообращения возникают только в тех случаях, когда пациент испытывает выраженную физическую или эмоциональную нагрузку. В покое деятельность системы кровообращения не нарушена.
- Вторая стадия – выраженных клинических проявлений. Появляются признаки длительного застоя крови, это заметно при отсутствии физической нагрузки. Появляется застой в большом и малом кругах кровообращения, что в первую очередь проявляется отеками. Эту стадию подразделяют на IIА и IIБ. Для первой характерно нарушение функции только левого или правого желудочка. В этом случае одышка появляется при нормальных для человека физических нагрузках, активность его заметно снижена. Внешне у больного отмечается посинение кожного покрова, отеки голеней, увеличение печени и жесткое дыхание. Стадия IIБ отличается более глубокой степенью гемодинамических нарушений, причиной которых является застой с обоих кругах кровообращения.
- Третья стадия заболевания – терминальная. В этом случае сердце перестает справляться со своей функцией, что приводит к необратимым нарушениям в структуре внутренних органов, к истощению их ресурсов.
Признаки и симптомы заболевания
Клинические симптомы сердечной недостаточности одинаковы как для острого, так и хронического варианта этой патологии. Отличие заключается в скорости развития проявлений болезни и способностью организма адаптироваться к изменениям гемодинамики. Поэтому при острой недостаточности кровообращения не происходит полноценной компенсации, в результате чего быстро наступает терминальная стадия и повышается риск летального исхода. Хронический вариант болезни может долго не проявляться, в связи с чем диагностика и лечение часто бывают запоздалыми.
Как распознать сердечную недостаточность? Клиническая картина складывается из симптомов, связанных с застоем крови в сосудах из-за неспособности сердечной мышцы в полной мере выполнять свою функцию. В результате появляются отеки на нижних конечностях и застой в малом круге кровообращения, который вызывает появление хрипов. Пациент теряет способность адекватно справляться с физическими и эмоциональным нагрузками, поэтому зачатую усилия обычной интенсивности приводят к появлению одышки.
Застой крови приводит к нарушению транспорта кислорода в ткани – развивается гипоксия, изменяется метаболизм, появляется синюшность (цианоз) кожного покрова конечностей, носогубного треугольника.
Головная боль. Этот симптом не характерен для сердечной недостаточности. Более вероятны потери сознания, появление головокружения, потемнение в глазах.
Тошнота и рвота. Такие проявления сердечной недостаточности также не характерны для этого заболевания. Однако в редких случаях они могут свидетельствовать о развитии метаболических нарушений.
Сонливость. Снижение работоспособности, утомляемость и сонливость могут быть следствием недостаточности кровообращения, которая приводит к снижению насыщаемости тканей кислородом.
Сердечная недостаточность у новорожденных детей и подростков
Это заболевание у детей и новорожденных довольно трудно поддается диагностике, так как часто оно напоминает проявления других патологий. Причина СН в раннем возрасте обычно связана с врожденными болезнями:
- пороки сердца;
- поражения ЦНС;
- гликогенная болезнь, сердечная форма;
- фиброэластоз эндокарда.

Стоит также принять во внимание, что это состояние может возникнуть при инфекционных заболеваниях, вызванных вирусами или бактериями.
Значимых отличий в том, как проявляется сердечная недостаточность у детей, нет. Обычно симптоматика заключается в появлении одышки и отеков, учащении пульса. Основные изменения внутренних органов – увеличивается печень, расширяются границы сердца.
Сердечная недостаточность у подростков возникает в тех случаях, когда у них есть кардиальный порок. Признаки сердечной недостаточности у подростков не отличаются от таковых у детей и взрослых, что помогает установить диагноз.
Методы диагностики сердечной недостаточности
Синдром сердечной недостаточности – это вторичное заболевание, которое возникает на фоне других патологий. В связи с этим обследование и диагностические меры должны быть направлены в первую очередь на выявление причины этого состояния. Важна ранняя диагностика недостаточности кровообращения, когда еще нет выраженной клинической симптоматики.
Тем пациентам, у которых диагностирован инфаркт и другие заболевания миокарда, артериальная гипертензия, важно обращать внимание на наличие такого симптома, как одышка, возникающая при физическом напряжении. Другие характерные признаки, которые дают возможность заподозрить наличие СН – отеки на нижних конечностях, расширение границ сердца в левую сторону.
Пульс у пациентов с недостаточностью кровообращения обычно низкоамплитудный. Характерно также учащение пульса.
Клинический анализ крови при СН неспецифичен или отражает изменения, вызванные первичной патологией. Более специфичными являются анализ газового состава крови и электролитов. Важно также определять pH крови, уровень креатинина, мочевины и показателей белкового метаболизма в биохимическом анализе. Возможно определение уровня кардиоспецифических ферментов, которые могут повышаться как при СН, так и при ишемии миокарда.
Диагностика сердечной недостаточности во многом определяется показаниями инструментальных методов исследования. По данным ЭКГ определяют признаки гипертрофии миокарда, которая развивается в ответ на повышенную нагрузку на сердечную мышцу. Можно также определить нарушения ритма или признаки ишемии мышечной ткани сердца.
Существуют специальные нагрузочные пробы, которые представляют собой снятие ЭКГ с физической нагрузкой. Это возможно при использовании велотренажера или беговой дорожки. Нагрузку постепенно увеличивают, благодаря чему можно определить функциональный класс СН и наличие признаков ишемии миокарда.
Эхокардиография дает возможность как определить сердечную недостаточность, так и визуализировать структуру сердца, чтобы установить причину нарушения его функции. Вместе с этим при ЭхоКГ оценивают функциональное состояние сердца, например, фракцию выброса и другие показатели насосной функции. МРТ дает возможность определить наличие пороков этого органа. Рентгенография легких и органов грудной клетки показывает наличие застоя в малом кругу кровообращения.
Для определения степени поражения других внутренних органов при тяжелой степени недостаточности кровообращения, проводят абдоминальное УЗИ. Оно показывает изменения в селезенке, печени, поджелудочной железе и других органах.
Способы лечения заболевания
Лечение сердечной недостаточности подразумевает под собой консервативную терапию. Она включает в себя следующие направления:
- уменьшение клинических проявлений недостаточности кровообращения. Для этого назначаются сердечные гликозиды – при ОСН используют внутривенные быстродействующие препараты, при ХСН – лекарственные средства продленного действия;
- снижение нагрузки на миокард – это достигается применением бета-адреноблокаторов, которые снижают артериальное давление и урежают пульс;
- назначение мочегонных средств с целью снижения общего количества жидкости и в организме.
 Стоит отметить, что вылечить сердечную недостаточность невозможно, можно только уменьшить ее симптомы и признаки. Наилучшие результаты дает лечение сердечной недостаточности первой степени. Пациент, принимавший все рекомендуемые препараты в этом случае может не отмечать улучшения состояния.
Стоит отметить, что вылечить сердечную недостаточность невозможно, можно только уменьшить ее симптомы и признаки. Наилучшие результаты дает лечение сердечной недостаточности первой степени. Пациент, принимавший все рекомендуемые препараты в этом случае может не отмечать улучшения состояния.
Если в анамнезе у пациента есть аритмия, которая возможно стала причиной развития недостаточности миокарда, то возможно хирургическое лечение. Оно заключается в имплантации искусственного водителя ритма. Оперативное лечение также показано в тех случаях. Когда наблюдается значительное сужение просвета артерий из-за атеросклероза, когда есть патология клапанов.
Чем опасна сердечная недостаточность, последствия и осложнения
Недостаточность кровообращения имеет прогрессирующий характер, в результате чего при отсутствии должной терапии этого состояния, со временем происходит ухудшение состояния пациента, нарастает степень гемодинамических расстройств, что в результате часто приводит к смертельному исходу.
Частые последствия сердечной недостаточности возникают вследствие отека легких, когда наблюдается застой в легочных сосудах, жидкая часть крови проникает в ткани этого органа. Из-за этого резко уменьшается способность легких насыщать кровь кислородом, развивается гипоксия.
При недостаточности кровообращения возможно появление признаков ишемии головного мозга, которая проявляется обмороками, головокружением, потемнением в глазах.
Сердечная недостаточность 1 степени обычно реже всего приводит к тяжелым последствиям.
Профилактика заболевания
Профилактика сердечной недостаточности основана на лечении заболеваний, развитие которых приводит к появлению недостаточности кровообращения – гипертонической болезни, пороков клапанов и др. С другой стороны, важно корректировать образ жизни пациента, чтобы уменьшить количество факторов риска.
 Если функция сердца уже нарушена, то профилактика сердечной недостаточности должна быть направлена на поддержание оптимального уровня ежедневных физических нагрузок, постоянное наблюдение врача-кардиолога, прием назначенных препаратов.
Если функция сердца уже нарушена, то профилактика сердечной недостаточности должна быть направлена на поддержание оптимального уровня ежедневных физических нагрузок, постоянное наблюдение врача-кардиолога, прием назначенных препаратов.
Что делать при сердечной недостаточности, чтобы повысить шансы на восстановление организма? Кроме приема лекарственных средств в терапии недостаточности кровообращения играет важную роль коррекция образа жизни больного. Для того, чтобы лечение было эффективным, люди с этим заболеванием должны снизить массу тела до нормальных значений, так как избыточный вес – это один из наиболее частых причинных факторов гипертонической болезни.
Пациентам с этой патологией рекомендуется придерживаться диеты. Она заключается в первую очередь в ограничении потребления соли. Больным СН необходимо полностью отказаться от этого усилителя вкуса, так как соль снижает выведение жидкости из организма, что приводит к повышению нагрузки на миокард.
Если пациент курит или употребляет алкоголь, то от этих привычек придется полностью отказаться.
Необходимо также регулярно заниматься физическими упражнениями. В зависимости от степени тяжести заболевания меняется и допустимый объем нагрузок. Например, при функциональном классе III достаточно регулярной ходьбы в течение около 40 минут, а при более легких вариантах недостаточности кровообращения возможно добавление специальных упражнений. Лечебную физкультуру назначает лечащий врач, поэтому не следует самостоятельно увеличивать ежедневный объем физических упражнений, не зная всей картины заболевания. При этом, симптомы и лечение тяжелой сердечной недостаточности не дают возможности пациенту осуществлять этот способ реабилитации.
Причины, симптомы и варианты лечения
Проверено с медицинской точки зрения Drugs.com. Последнее обновление: 12 октября 2020 г.
Что такое сердечная недостаточность?
Сердечная недостаточность — это состояние, при котором сердце не может перекачивать кровь достаточно эффективно, чтобы удовлетворить потребность организма в крови. Вопреки своему названию, сердечная недостаточность не означает, что сердце полностью отказало. Сердечную недостаточность также называют застойной сердечной недостаточностью.
Неэффективная помпа, связанная с сердечной недостаточностью, вызывает резервное копирование крови в венах, ведущих к сердцу.Это заставляет почки задерживать жидкость. В результате отекают ткани тела.
Чаще всего отек поражает ноги. Но это также может произойти в других тканях и органах. Когда это происходит в легких, это вызывает затруднение дыхания.
Сердечная недостаточность часто является конечной стадией другой формы сердечного заболевания. Его многочисленные причины включают:
- Ишемическая болезнь сердца
- Высокое артериальное давление (гипертония)
- Поражения клапанов сердца (включая ревматический порок сердца)
- Врожденные пороки сердца
- Кардиомиопатия (заболевание сердечной мышцы)
- Сердечный приступ
- Сердечные аритмии (проблемы с частотой пульса и / или ритмом)
- Воздействие токсинов, включая чрезмерное употребление алкоголя
Гипертиреоз, диабет и длительные заболевания легких также увеличивают риск сердечной недостаточности.
У некоторых людей с сердечной недостаточностью сердечная мышца становится слабее. Он также не может качать. У других людей сердечная мышца становится жесткой. В результате сердце не может наполняться кровью между ударами.
|
Симптомы
Часто первым признаком сердечной недостаточности является утомляемость. По мере ухудшения состояния возникают одышка и хрипы во время нагрузки.В конце концов, когда вы отдыхаете, возникают одышка и хрипы.
По мере накопления жидкости в легких люди с сердечной недостаточностью могут начать спать, опираясь на подушки. Это облегчает дыхание. Также может быть хронический кашель из-за скопления жидкости в легких.
Жидкость также может скапливаться в ногах и лодыжках, вызывая отек. У менее активных людей скопившаяся жидкость может скапливаться в середине тела. Некоторые люди мочатся несколько раз в течение ночи, так как почки выводят излишки жидкости.Поскольку в организме накапливается все больше и больше жидкости, человек может значительно прибавить в весе.
|
Сердечная недостаточность обычно поражает обе стороны сердца. Но у некоторых людей это влияет только на одну сторону. Когда сердечная недостаточность поражает в основном левую сторону сердца, симптомы чаще связаны с затрудненным дыханием. Когда поражается преимущественно правая сторона, основными симптомами могут быть отек ног и брюшной полости.
Диагностика
Ваш врач изучит вашу историю болезни и спросит подробности о ваших симптомах. Например, он может спросить:
- Сколько кварталов можно пройти, не задыхаясь
- Количество подушек на
- Просыпаетесь ли вы внезапно после засыпания из-за сильной одышки
Во время медицинского осмотра врач позвонит:
- Проверьте свои жизненно важные функции (например, артериальное давление и температуру)
- Проверьте частоту сердечных сокращений и ритм
- Слушайте аномальные тоны сердца
- Слушайте легкие на предмет аномальных звуков дыхания, которые указывают на скопление жидкости.
- Надавите на кожу ног и лодыжек, чтобы проверить опухоль
- Пощупайте живот, чтобы проверить размер печени. Резервная жидкость из сердца может вызвать набухание печени.
У вас также будут диагностические тесты. Электрокардиограмма и рентген грудной клетки позволят проверить увеличение сердца и жидкость в легких.
Могут потребоваться другие диагностические тесты, чтобы найти причину сердечной недостаточности. Например, эхокардиограмма может быть сделана для поиска аномалий сердечного клапана, признаков сердечного приступа или других сердечных аномалий.
Особенно важна эхокардиограмма. Он может определить, ослабли ли сердечные мышцы или они стали жесткими. Лечение может отличаться в зависимости от типа сердечной недостаточности.
Ожидаемая длительность
Сердечная недостаточность часто сохраняется на всю жизнь.
Однако, если причина излечима, сердечная недостаточность может исчезнуть.
Профилактика
Чтобы избежать сердечной недостаточности, вы должны предотвратить различные формы сердечных заболеваний, которые к ней приводят.
Для профилактики болезней сердца:
- Придерживайтесь здорового и сбалансированного питания
- Контролируйте артериальное давление и уровень холестерина
- Поддерживать нормальную массу тела
- Регулярные тренировки
- Не курить
- Ограничьте употребление алкоголя одним-двумя напитками в день
Некоторые виды сердечной недостаточности нельзя предотвратить.
Лечение
В лечении сердечной недостаточности основное внимание уделяется:
- Ослабление симптомов
- Уменьшение количества госпитализаций
- Увеличение продолжительности жизни
Для достижения этих целей ваш врач порекомендует вам диету с низким содержанием соли и лекарства.
Лекарства могут включать:
- Мочегонное средство для удаления лишней жидкости из организма за счет увеличения диуреза
- Ингибитор ангиотензинпревращающего фермента (АПФ) или блокатор рецепторов ангиотензина, помогающий сердцу меньше работать
- Бета-адреноблокатор, снижающий нагрузку на сердце
- Дигоксин (ланоксин) для усиления сердечных сокращений
- Калийсберегающий диуретик, который помогает людям жить дольше при приеме в малых дозах
- Комбинированный препарат, содержащий сакубитрил и валсартан (Entresto), который может помочь людям жить дольше и сократить госпитализации
Иногда также назначают антикоагулянты (разжижители крови) для предотвращения образования тромбов.Это особенно важно, если пациенту требуется длительный постельный режим.
Ваш врач также устранит первопричину вашей сердечной недостаточности. Сердечная недостаточность, связанная с заболеванием коронарной артерии, может потребовать дополнительных лекарств, ангиопластики или хирургического вмешательства. Когда сердечная недостаточность вызвана плохо функционирующим сердечным клапаном, ваш врач может порекомендовать хирургическое вмешательство и замену клапана.
У некоторых пациентов с сердечной недостаточностью снижение веса или отказ от алкоголя могут значительно улучшить симптомы.Ваш врач скажет вам, сколько вам нужно упражнений. Баланс между физической активностью и отдыхом важен на более поздних стадиях сердечной недостаточности.
Со временем лекарства и самолечение перестают быть полезными. На этом этапе можно рассмотреть возможность пересадки сердца. Этот вариант лечения ограничен нехваткой донорских сердец. Обычно он предназначен для пациентов моложе 65 лет.
Когда звонить профессионалу
Позвоните своему врачу, если у вас есть какие-либо из следующих симптомов, особенно если вам уже поставили диагноз болезни сердца:
- Значительная усталость
- Затрудненное дыхание
- Отек голеностопных суставов
- Вздутие живота
- Эпизоды одышки
Прогноз
Прогноз зависит от:
- Возраст пациента
- Тяжесть сердечной недостаточности
- Тяжесть основного порока сердца
- Прочие факторы
Когда сердечная недостаточность развивается внезапно и имеет излечимую причину, люди иногда могут восстановить нормальную сердечную функцию после лечения.
При соответствующем лечении даже люди, у которых сердечная недостаточность развивается в результате длительного сердечного заболевания, часто могут наслаждаться продуктивной жизнью в течение многих лет.
Узнать больше о сердечной недостаточности
Сопутствующие препараты
IBM Watson Micromedex
Справочник клиники Мэйо
Внешние ресурсы
Американская кардиологическая ассоциация (AHA)
http://www.heart.org/
Национальный институт сердца, легких и крови (NHLBI)
http: // www.nhlbi.nih.gov/
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
Болезни сердца: типы, причины и лечение
Есть несколько различных типов сердечных заболеваний, и они по-разному влияют на сердце.
В следующих разделах более подробно рассматриваются различные типы сердечных заболеваний.
Ишемическая болезнь сердца
Ишемическая болезнь сердца, также известная как ишемическая болезнь сердца, является наиболее распространенным типом сердечной болезни.
Развивается, когда артерии, кровоснабжающие сердце, забиваются бляшками. Это заставляет их затвердеть и сузиться. Зубной налет содержит холестерин и другие вещества.
В результате снижается кровоснабжение, и сердце получает меньше кислорода и питательных веществ. Со временем сердечная мышца ослабевает, и возникает риск сердечной недостаточности и аритмий.
Когда бляшки накапливаются в артериях, это называется атеросклерозом.
Врожденный порок сердца
Человек с врожденным пороком сердца родился с сердечным заболеванием. Существует много типов врожденных пороков сердца, в том числе:
- Аномальные сердечные клапаны: Клапаны могут не открываться должным образом или может течь кровь.
- Дефекты перегородки: В стенке имеется отверстие между нижними или верхними камерами сердца.
- Атрезия: Отсутствует один из сердечных клапанов.
Врожденный порок сердца может включать серьезные структурные проблемы, такие как отсутствие желудочка и проблемы с основными артериями, выходящими из сердца.
Многие врожденные проблемы с сердцем не вызывают каких-либо заметных симптомов и становятся очевидными только во время обычного медицинского осмотра.
По данным Американской кардиологической ассоциации (AHA), шумы в сердце часто возникают у детей, но только некоторые из них возникают из-за дефекта.
Аритмия
Аритмия — это нерегулярное сердцебиение. Это происходит, когда электрические импульсы, координирующие сердцебиение, не работают должным образом. В результате сердце может биться слишком быстро, слишком медленно или хаотично.
Существуют различные типы аритмии, в том числе:
- Тахикардия: Это относится к учащенному сердцебиению.
- Брадикардия: Это означает медленное сердцебиение.
- Преждевременные сокращения: Это относится к раннему сердцебиению.
- Фибрилляция предсердий: Это разновидность нерегулярного сердцебиения.
Человек может заметить ощущение, как трепещущее или учащенное сердцебиение.
Кратковременные изменения сердечного ритма не являются поводом для беспокойства, но если они сохранятся, потребуется лечение, так как это может повлиять на работу сердца.
В некоторых случаях аритмия может даже быть опасной для жизни.
Дилатационная кардиомиопатия
При дилатационной кардиомиопатии камеры сердца расширяются, что означает, что сердечная мышца растягивается и истончается.Наиболее частыми причинами дилатационной кардиомиопатии являются перенесенные сердечные приступы, аритмии и токсины.
В результате сердце становится слабее и не может нормально перекачивать кровь. Это может привести к аритмии, образованию тромбов в сердце и сердечной недостаточности.
По данным AHA, он обычно поражает людей в возрасте 20–60 лет.
Инфаркт миокарда
Инфаркт миокарда, также известный как инфаркт миокарда, вызывает прерывание кровотока к сердцу. Это может повредить или разрушить часть сердечной мышцы.
Наиболее частой причиной сердечного приступа является налет, сгусток крови или и то, и другое в коронарной артерии. Это также может произойти, если артерия внезапно сужается или спазмируется.
Существуют ли разные типы сердечного приступа? Узнайте больше здесь.
Сердечная недостаточность
Когда у человека сердечная недостаточность, сердце все еще работает, но не так хорошо, как должно. Застойная сердечная недостаточность — это разновидность сердечной недостаточности.
Сердечная недостаточность может быть следствием нелеченой ишемической болезни сердца, высокого кровяного давления, аритмий и других состояний.Эти условия могут повлиять на способность сердца правильно перекачивать кровь.
Сердечная недостаточность может быть опасной для жизни, но раннее лечение сердечных заболеваний может помочь предотвратить осложнения.
Гипертрофическая кардиомиопатия
Это заболевание обычно развивается, когда генетическая проблема поражает сердечную мышцу. Обычно это наследственное заболевание.
Стенки мышцы утолщаются, сокращения становятся сильнее. Это влияет на способность сердца забирать и откачивать кровь.В некоторых случаях может возникнуть непроходимость.
Симптомы могут отсутствовать, и многие люди не получают диагноз. Однако со временем гипертрофическая кардиомиопатия может ухудшиться и привести к различным проблемам с сердцем.
Любой человек, в семейном анамнезе которого это заболевание, должен попросить пройти обследование, поскольку лечение может помочь предотвратить осложнения.
По данным AHA, гипертрофическая кардиомиопатия является основной причиной смерти от сердечных заболеваний среди спортсменов и людей в возрасте до 35 лет.
Регургитация митрального клапана
Это событие происходит, когда митральный клапан в сердце закрывается недостаточно плотно и позволяет крови течь обратно в сердце.
В результате кровь не может эффективно проходить через сердце или тело и может оказывать давление на вены, ведущие от легких к сердцу. Со временем сердце может увеличиться в размерах, что может привести к сердечной недостаточности.
Узнайте больше о сердечных клапанах здесь.
Пролапс митрального клапана
Это происходит, когда створки митрального клапана не закрываются должным образом.Вместо этого они выпирают в левое предсердие. Это может вызвать шум в сердце.
Пролапс митрального клапана обычно не опасен для жизни, но некоторым людям может потребоваться лечение.
Генетические факторы и проблемы с соединительной тканью могут вызывать это состояние, которым страдает около 2% населения.
Стеноз аорты
При стенозе аорты легочный клапан утолщается или слился и не открывается должным образом. Это мешает сердцу перекачивать кровь из правого желудочка в легочную артерию.
При стенозе аорты отверстие аортального клапана слишком узкое, что ограничивает кровоток из левого желудочка в аорту. Это также может повлиять на давление в левом предсердии.
Человек может родиться с этим заболеванием или со временем развиться из-за отложений кальция или рубцов.
Варианты лечения будут варьироваться в зависимости от типа сердечного заболевания, которое у человека есть, но некоторые общие стратегии включают изменение образа жизни, прием лекарств и прохождение операции.
В следующих разделах некоторые из этих параметров рассматриваются более подробно.
Лекарства
Различные лекарства могут помочь в лечении сердечных заболеваний. Основные варианты включают:
- Антикоагулянты: Эти препараты, также известные как разжижители крови, предотвращают образование тромбов. В их состав входит варфарин (кумадин).
- Антиагрегантная терапия: Сюда входит аспирин, и они также могут предотвратить образование тромбов.
- Ингибиторы ангиотензинпревращающего фермента: Они могут помочь в лечении сердечной недостаточности и высокого кровяного давления, вызывая расширение кровеносных сосудов.Беназеприл (Лотензин) является одним из примеров.
- Блокаторы рецепторов ангиотензина II: Они также могут контролировать артериальное давление. Валсартан (Диован) является одним из примеров.
- Ингибиторы рецептора ангиотензина неприлизина: Они могут помочь открыть суженные артерии для лечения сердечной недостаточности.
- Бета-адреноблокаторы: Атенолол (тенормин) и другие препараты этого класса могут снизить частоту сердечных сокращений и снизить артериальное давление. Также они могут лечить аритмию и стенокардию.
- Блокаторы кальциевых каналов : Они могут снижать кровяное давление и предотвращать аритмию за счет снижения силы накачки сердца и расслабления кровеносных сосудов. Одним из примеров является дилтиазем (Cardizem).
- Лекарства, снижающие уровень холестерина: Статины, такие как аторвастатин (липитор) и другие препараты, могут помочь снизить уровень холестерина липопротеинов низкой плотности в организме.
- Дигиталис: Такие препараты, как дигоксин (ланоксин), могут увеличить силу перекачивания сердца.Они также могут помочь при сердечной недостаточности и аритмии.
- Диуретики: Эти лекарства могут снизить нагрузку на сердце, снизить кровяное давление и удалить лишнюю воду из организма. Фуросемид (Лазикс) является одним из примеров.
- Сосудорасширяющие средства: Это лекарства для снижения артериального давления. Они делают это, расслабляя кровеносные сосуды. Нитроглицерин (Nitro Stat) является одним из примеров. Они также могут помочь облегчить боль в груди. Узнайте больше о расширении сосудов здесь.
Врач будет работать с пациентом, чтобы найти подходящий вариант.
Иногда возникают побочные эффекты. В этом случае может потребоваться пересмотр схемы приема лекарств.
Хирургия
Операция на сердце может помочь в лечении закупорки и проблем с сердцем, когда лекарства не эффективны.
Некоторые распространенные типы хирургии включают:
- Операция по шунтированию коронарной артерии: Это позволяет кровотоку достигать части сердца, когда артерия заблокирована. Аортокоронарное шунтирование — наиболее распространенная операция.Хирург может использовать здоровый кровеносный сосуд из другой части тела, чтобы восстановить заблокированный.
- Замена или ремонт клапана: Хирург может заменить или отремонтировать клапан, который не работает должным образом.
- Ремонтная хирургия: Хирург может исправить врожденные пороки сердца, аневризмы и другие проблемы.
- Имплантация устройства: Кардиостимуляторы, баллонные катетеры и другие устройства могут помочь регулировать сердцебиение и поддерживать кровоток.
- Лазерное лечение: Трансмиокардиальная лазерная реваскуляризация может помочь в лечении стенокардии.
- Хирургия лабиринта: Хирург может создать новые пути для прохождения электрических сигналов. Это может помочь в лечении фибрилляции предсердий.
Еще один вариант — пересадка сердца. Однако бывает трудно найти подходящего донора в нужное время.
Узнайте, сколько времени нужно на восстановление после операции шунтирования.
Застойная сердечная недостаточность: причины, симптомы и лечение
Несмотря на название, застойная сердечная недостаточность не обязательно означает, что сердце перестало работать.Однако сердечная недостаточность — это серьезное заболевание, при котором сердце не перекачивает кровь по телу эффективно.
Организм полагается на насосное действие сердца, доставляющее богатую питательными веществами и кислородом кровь к каждой из его клеток. Когда клетки не получают адекватного питания, организм не может нормально функционировать.
Если сердце ослабнет и не сможет снабжать клетки достаточным количеством крови, человек будет уставать и задыхаться. Повседневные занятия, которые раньше были легкими, могут стать сложными.
Сердечная недостаточность — серьезное заболевание, от которого обычно нет лечения. Однако при правильном лечении люди по-прежнему могут вести приятную и продуктивную жизнь.
По данным Национального института сердца, легких и крови, примерно 5,7 миллиона человек в США страдают сердечной недостаточностью.
Сердечная недостаточность может быть систолической или диастолической, в зависимости от того, влияет ли она на способность сердца сокращаться или расслабляться соответственно. В этой статье мы сосредоточимся на систолической застойной сердечной недостаточности, включая ее причины, симптомы, типы и лечение.
В следующем списке представлены определения общих проблем с сердцем:
- Сердечный приступ : Сердечный приступ — это повреждение сердечной мышцы из-за закупорки коронарной артерии, которая снабжает кровью сердце. Сердечная мышца получает повреждения, потому что к ней не поступает кровь, поэтому ей не хватает кислорода.
- Систолическая сердечная недостаточность . Систолическая сердечная недостаточность означает, что сердечная мышца не может правильно перекачивать кровь по телу. Это не сердечный приступ.
- Остановка сердца . Остановка сердца — это остановка сердца и кровообращения, а также отсутствие пульса.
Любое состояние, которое повреждает сердечную мышцу, может вызвать систолическую сердечную недостаточность. Эти состояния включают:
- Ишемическая болезнь сердца: Коронарные артерии снабжают сердечную мышцу кровью. Если они блокируются или сужаются, кровоток уменьшается, и сердце не получает необходимого кровоснабжения.
- Сердечный приступ: Внезапная закупорка коронарных артерий вызывает рубцевание тканей сердца и снижает эффективность его работы.
- Неишемическая кардиомиопатия: Это заболевание проявляется в слабости сердечной мышцы по причинам, не связанным с закупоркой коронарных артерий. Возможные причины включают генетические заболевания, побочные эффекты лекарств и инфекции.
- Состояния, вызывающие перегрузку сердца: Примеры включают клапанные заболевания, гипертонию (высокое кровяное давление), диабет, заболевания почек и сердечные аномалии, присутствующие при рождении.
Ниже перечислены факторы риска застойной сердечной недостаточности:
- диабет, особенно диабет 2 типа
- ожирение
- курение
- анемия
- проблемы с щитовидной железой, включая гипертиреоз и гипотиреоз
- волчанку
- миокардит или воспаление сердечной мышцы, которая обычно возникает из-за вируса и может привести к левосторонней сердечной недостаточности
- сердечные аритмии или аномальные сердечные ритмы — быстрое сердцебиение может ослабить сердце, а медленное сердцебиение может снизить кровоток, вызывая сердечную недостаточность
- фибрилляция предсердий, нерегулярное и часто учащенное сердцебиение
- гемохроматоз, состояние, при котором железо накапливается в тканях
- амилоидоз, при котором одна или несколько систем органов накапливают отложения аномальных белков
Возможные симптомы сердечной недостаточности :
Заложенные легкие: Жидкость накапливается в легких и вызывает одышку, даже когда человек отдыхает, особенно когда он лежит.Это также может вызвать отрывистый сухой кашель.
Задержка жидкости: Меньше крови достигает почек, что может привести к задержке воды. Задержка воды может вызвать отек лодыжек, ног и живота. Это также может вызвать увеличение веса.
Усталость и головокружение: Уменьшение количества крови, попадающей в органы тела, может вызвать чувство слабости. Снижение притока крови к мозгу также может вызвать головокружение и спутанность сознания.
Нерегулярное и учащенное сердцебиение: Сердце может перекачивать кровь быстрее, чтобы противодействовать меньшему объему крови, который оно выкачивает при каждом сокращении.Он также может активировать рецепторы стресса в организме, чтобы увеличить выброс гормонов стресса.
Многие другие состояния могут вызывать похожие симптомы, поэтому человеку следует обратиться к врачу для постановки точного диагноза. Люди, которым поставлен диагноз сердечной недостаточности, должны внимательно следить за своими симптомами и немедленно сообщать врачу о любых внезапных изменениях.
Существует несколько различных типов сердечной недостаточности. Это может затронуть только одну сторону сердца — насыщенную кислородом или деоксигенированную сторону — или обе стороны.
Типы застойной сердечной недостаточности включают:
Левосторонняя сердечная недостаточность
Левосторонняя сердечная недостаточность является наиболее распространенной формой застойной сердечной недостаточности. Обычно он развивается в результате ишемической болезни сердца.
Левая часть сердца отвечает за перекачку крови к остальным частям тела. У людей с левосторонней сердечной недостаточностью кровь попадает в легкие, поскольку сердце не может эффективно ее откачивать. Эта проблема, в свою очередь, может вызвать одышку и скопление жидкости.
Правосторонняя сердечная недостаточность
Правая сторона сердца перекачивает кровь в легкие, где она собирает кислород. Правосторонняя сердечная недостаточность обычно следует за левосторонней сердечной недостаточностью. Однако иногда это может произойти из-за других состояний, таких как заболевание легких или легочная гипертензия.
Бивентрикулярная сердечная недостаточность
Если сердечная недостаточность влияет только на оксигенированную сторону сердца, это называется левой сердечной недостаточностью. Если это касается только деоксигенированной стороны (которая перекачивает кровь в легкие), это называется правожелудочковой недостаточностью.
При бивентрикулярной сердечной недостаточности возникают проблемы с обеими сторонами сердца. Бивентрикулярная сердечная недостаточность может возникать при кардиомиопатии.
Диастолическая сердечная недостаточность
Диастолическая сердечная недостаточность возникает, когда сердечная мышца более жесткая, чем обычно, но нормально качает кровь. Поскольку сердце жесткое, оно не наполняется кровью должным образом, потому что обычно не расслабляется. Врачи называют это диастолической дисфункцией.
Когда сердце не наполняется кровью, это приводит к повышению давления внутри сердца, что может вызвать скопление жидкости в легкие.
Систолическая сердечная недостаточность
Систолическая дисфункция описывает неспособность сердца эффективно качать кровь после наполнения кровью. Это часто происходит, если сердце становится слабым или увеличенным, что может происходить с обеих сторон сердца.
Если врач подозревает сердечную недостаточность, он порекомендует дополнительные тесты, которые могут включать:
- Анализы крови и мочи для проверки общего количества крови человека, а также его функции печени, щитовидной железы и почек и маркеров « протянуть »в сердце.Врач может также захотеть проверить кровь на конкретные химические маркеры сердечной недостаточности.
- Рентген грудной клетки , чтобы показать, увеличилось ли сердце. Он также покажет, есть ли жидкость в легких.
- ЭКГ (электрокардиограмма) для записи электрической активности и ритмов сердца. Тест также может выявить любое повреждение сердца от сердечного приступа.
- Эхокардиограмма , которая представляет собой ультразвуковое сканирование, которое проверяет насосную активность сердца.Врач измеряет процент крови, покидающей левый желудочек человека (главную насосную камеру) при каждом сокращении сердца. Это измерение называется фракцией выброса.
Врач также может провести следующие дополнительные тесты:
- Стресс-тест , чтобы увидеть, как сердце реагирует на стресс, и определить, есть ли недостаток кислорода из-за закупорки коронарных артерий. Человеку, возможно, придется использовать тренажер, например беговую дорожку, или принимать лекарства, которые нагружают сердце.
- МРТ или компьютерная томография сердца для исследования фракции выброса, а также сердечных артерий и клапанов. Результаты могут помочь врачу определить, был ли у человека сердечный приступ.
- Анализ крови натрийуретическим пептидом B-типа (BNP) — высвобождение BNP в кровь происходит, если сердце переполняется и изо всех сил пытается нормально функционировать.
- Ангиограмма, , на которой врач вводит краситель в коронарные артерии, чтобы помочь обнаружить заболевание коронарной артерии или сужение артерии, которое может вызвать сердечную недостаточность.Ангиограмма — это рентген кровеносных сосудов вокруг сердца.
Определенные изменения образа жизни могут снизить риск сердечной недостаточности или, по крайней мере, замедлить ее прогрессирование. К ним относятся:
- отказ от курения, если применимо
- соблюдение здоровой диеты, включающей большое количество фруктов, овощей, качественных жиров, неочищенных углеводов и цельнозерновых продуктов
- регулярные тренировки и поддержание физической активности
- поддержание умеренного телосложения вес
- избегать употребления большего количества алкоголя, чем рекомендовано в стране
- получить достаточно хорошего сна
- снижение стресса там, где это возможно, так как психический стресс может со временем вызвать нагрузку на сердце
Кроме того, люди, у которых уже есть сердечная недостаточность следует своевременно делать прививки и ежегодно делать прививки от гриппа.
Ущерб, который сердечная недостаточность может нанести насосной работе сердца, не всегда является обратимым. Тем не менее, современные методы лечения могут значительно улучшить качество жизни людей с этим заболеванием, удерживая его под контролем и помогая облегчить многие симптомы.
Лечение также направлено на лечение любых состояний, которые могут вызывать сердечную недостаточность, что, в свою очередь, снижает нагрузку на сердце. Врач или кардиолог обсудит с пациентом варианты лечения и предложит лучший вариант в зависимости от обстоятельств пациента.
Некоторые распространенные методы лечения сердечной недостаточности включают:
Лекарства
Для лечения симптомов застойной сердечной недостаточности существует множество различных лекарств. В их число входят:
- Ингибиторы АПФ: Лекарства, ингибирующие ангиотензинпревращающий фермент, снижают нагрузку на сердце, помогая артериям расслабиться и снижая кровяное давление. Ингибиторы АПФ улучшают работу сердца и могут улучшить качество жизни человека.
- БРА: Блокаторы рецепторов ангиотензина уменьшают симптомы сердечной недостаточности и предотвращают повышение артериального давления.К ним относятся кандесартан, лозартан и валсартан.
- ARNI: Ингибиторы рецептора ангиотензина-неприлизина снижают нагрузку на сердце, помогая лечить сердечную недостаточность.
- Ингибиторы SGLT2: Также называемые глифлозинами, препараты, ингибирующие натрий-глюкозный котранспортер-2, могут помочь предотвратить и лечить сердечную недостаточность, согласно исследованию 2019 года.
- Диуретики : Диуретики помогают уменьшить отек лодыжек и уменьшить задержку жидкости. Эти препараты также снимают одышку, вызванную сердечной недостаточностью.Диуретики выводят воду и соль из почек с мочой. Три основных типа диуретиков — это петлевые диуретики, тиазидные диуретики и калийсберегающие диуретики.
- Антикоагулянты : Антикоагулянты разжижают кровь, затрудняя свертывание крови и помогая предотвратить инсульт. Самый распространенный антикоагулянт — варфарин. Врачи будут внимательно следить за пациентом, когда он принимает это лекарство.
- Дигоксин : препарат, называемый дигоксином, замедляет сердцебиение для лечения учащенного, нерегулярного сердечного ритма и улучшает силу сердечных сокращений.
- Бета-адреноблокаторы . Всем пациентам с сердечной недостаточностью полезно принимать бета-адреноблокаторы.
- Антиагрегантные препараты . Лекарства, которые не дают тромбоцитам крови образовывать сгустки, называются антитромбоцитами. Аспирин — это антитромбоцитарный препарат, который может быть подходящим для людей с очень высоким риском сердечного приступа или инсульта и низким риском кровотечения, а также для тех, кто ранее перенес инфаркт или инсульт. Текущие рекомендации больше не рекомендуют широко использовать аспирин для предотвращения сердечно-сосудистых заболеваний.
Хирургия
Не все люди с сердечной недостаточностью поддаются медикаментозному лечению. В этих случаях есть несколько вариантов хирургического вмешательства:
Аортокоронарное шунтирование: Врачи обычно рекомендуют эту процедуру, когда ишемическая болезнь сердца является причиной застойной сердечной недостаточности.
Операция на сердечном клапане: Эта процедура восстанавливает неисправный клапан, из-за которого сердечный насос работает неэффективно.
Имплантируемое вспомогательное устройство для левого желудочка (LVAD): Для стационарных пациентов в больницах, которые не ответили на другие виды лечения, LVAD может помочь сердцу перекачивать кровь.Врачи могут использовать его для людей, ожидающих пересадки.
Пересадка сердца: Если никакие другие методы лечения или операции не помогают, пересадка является окончательным вариантом. Медицинская бригада рассмотрит возможность трансплантации сердца только в том случае, если человек здоров, кроме проблемы с сердцем.
От застойной сердечной недостаточности страдают миллионы людей в США. Врачи не всегда могут обратить вспять ущерб, который она наносит сердцу, но лечение может облегчить симптомы и улучшить качество жизни человека.
Любой, у кого наблюдаются симптомы сердечной недостаточности, должен обратиться к врачу для постановки диагноза.
Сердечная недостаточность — RightDiagnosis.com
Сердечная недостаточность: введение
Сердечная недостаточность, также называемая застойной сердечной недостаточностью, является очень серьезным заболеванием, при котором повреждена сердечная мышца. Хотя сердце продолжает биться при сердечной недостаточности, оно слишком слабо, чтобы перекачивать достаточное количество богатой кислородом крови в легкие и другие части тела.Сердечная недостаточность — частое осложнение сердечного приступа и других сердечных и сердечно-сосудистых заболеваний, которые повреждают сердечную мышцу. К ним относятся гипертония, нарушения сердечного клапана, аритмии и кардиомиопатия. Сердечная недостаточность также может быть следствием анемии.
Любое заболевание или состояние, повышающее риск развития сердечных или сердечно-сосудистых заболеваний, также увеличивает риск развития сердечной недостаточности в качестве осложнения. Эти риски включают диабет, высокий уровень холестерина, ожирение и малоподвижный образ жизни.Другие факторы риска включают принадлежность к мужскому полу афроамериканского происхождения и чрезмерное употребление алкоголя. Факторами риска также являются длительный стресс, курение и семейный анамнез сердечных или сердечно-сосудистых заболеваний.
Есть два типа сердечной недостаточности. При левосторонней сердечной недостаточности сердце не может эффективно перекачивать кровь в организм, что приводит к тому, что кровь возвращается в вены, по которым кровь от легких идет к сердцу. Это увеличивает кровяное давление в легких и приводит к скоплению жидкости в легких.Это называется отеком легких и является очень серьезным заболеванием, которое может привести к летальному исходу. Симптомы включают одышку, боль в груди, кашель и низкий уровень кислорода в крови.
При правосторонней сердечной недостаточности слабая накачка сердца позволяет крови восстанавливаться в венах, которые ведут от тела к сердцу. Это приводит к отекам нижних конечностей (отекам) и другим симптомам. Для получения дополнительной информации о симптомах и осложнениях см. Симптомы сердечной недостаточности.
Диагностика сердечной недостаточности включает полное медицинское обследование, сбор анамнеза и физикальное обследование.Если симптомы острые и тяжелые, это часто делают в отделении неотложной помощи. Медицинский осмотр включает прослушивание звуков сердца и легких с помощью стетоскопа. Определенные звуки, такие как потрескивание или пузырение в легких, указывают на застой в легких и могут указывать на диагноз сердечной недостаточности.
Рентген грудной клетки обычно выполняется, чтобы увидеть размер и форму сердца, а также выявить застойные явления в легких и другие состояния, такие как пневмония. Другие тесты могут включать эхокардиограмму, которая может оценить сердечные клапаны и определить, сколько крови может перекачивать сердце.
Другие тесты могут проводиться для исключения или диагностики основных причин сердечной недостаточности или других состояний, которые могут имитировать сердечную недостаточность. Например, тестирование обычно включает ЭКГ, которая фиксирует электрическую активность сердца и может выявить нарушения сердечного ритма и повреждения, нанесенные сердцу в результате сердечного приступа и некоторых других форм сердечных заболеваний. Коронарная ангиограмма также может быть выполнена для поиска заблокированных коронарных артерий.
Вполне возможно, что диагноз сердечной недостаточности может быть пропущен или отложен, потому что симптомы могут развиваться постепенно, быть легкими и быть похожими на симптомы других состояний.Для получения дополнительной информации о неправильном диагнозе и заболеваниях и состояниях, которые могут имитировать сердечную недостаточность, см. Неправильный диагноз сердечной недостаточности.
Лечение сердечной недостаточности может включать изменение образа жизни и диеты, прием лекарств и в некоторых случаях пересадку сердца. Для получения дополнительной информации о лечении обратитесь к разделу «Лечение сердечной недостаточности …. подробнее»
Сердечная недостаточность: неправильный диагноз
Диагноз сердечной недостаточности может быть пропущен или отложен, потому что в некоторых случаях симптомы отсутствуют до тех пор, пока состояние не станет тяжелым, или потому, что симптомы могут развиваться постепенно, позволяя человеку адаптироваться к ним.Некоторые симптомы расплывчаты и не характерны для сердечной недостаточности. К ним относятся слабость, утомляемость, спутанность сознания, беспокойство и головокружение. К этим типам симптомов можно отнести … еще неправильный диагноз »
Причины сердечной недостаточности:
Следующие медицинские условия являются одними из возможных
причины сердечной недостаточности.
Вероятно, есть и другие возможные причины, поэтому спросите своего врача.
о ваших симптомах.
См. Полный список из 274
причины сердечной недостаточности
» Обзор Причины сердечной недостаточности:
Причины | Проверка симптомов »
Домашнее диагностическое обследование и сердечная недостаточность
Домашние медицинские тесты, возможно, связанные с сердечной недостаточностью:
Причины типов сердечной недостаточности:
Рассмотрите причины типов сердечной недостаточности в более конкретных категориях:
Рассмотрите причины более конкретных типов сердечной недостаточности:
Посмотреть полный список из 16
типы сердечной недостаточности
Сердечная недостаточность: проверка симптомов
Ниже перечислены некоторые комбинации симптомов, связанных с сердечной недостаточностью, которые перечислены в нашей базе данных.Посетите средство проверки симптомов,
добавлять и удалять симптомы и исследовать свое состояние.
Устройство проверки симптомов
Устройство проверки симптомов
См. Полный список из 501
Проверка симптомов сердечной недостаточности
Лечение сердечной недостаточности
Сердечная недостаточность не всегда фатальна, и прогноз зависит от тяжести сердечной недостаточности, основной причины, возраста, общего состояния здоровья и сопутствующих заболеваний, таких как диабет. Наиболее эффективные планы лечения сердечной недостаточности включают многогранный подход.
Это включает профилактическую помощь, направленную на минимизацию факторов риска сердечного приступа … Лечение сердечной недостаточности
Некоторые из возможных методов лечения, перечисленных в источниках для лечения сердечной недостаточности, могут включать:
Ознакомьтесь с дополнительной информацией о лечении сердечной недостаточности.
Сердечная недостаточность: Анимация
Больше анимации и видео о сердечной недостаточности
Лекарства или вещества, вызывающие сердечную недостаточность:
Следующие препараты, лекарства, вещества или токсины являются одними из возможных:
причины сердечной недостаточности как симптом.Всегда сообщайте своему врачу о любых лекарствах или методах лечения, которые вы используете,
включая рецептурные, безрецептурные добавки, травяные или альтернативные методы лечения.
См. Полный список из 163
лекарства, вызывающие сердечную недостаточность
Лекарственные взаимодействия, вызывающие сердечную недостаточность:
При совместном применении некоторые лекарства, лекарства, вещества или токсины могут реагировать.
вызывая сердечную недостаточность как симптом.
Всегда сообщайте своему врачу о любых лекарствах или методах лечения, которые вы используете,
включая рецептурные, безрецептурные добавки, травяные или альтернативные методы лечения.
- Верапамил и бета-блокирующие лекарственные средства взаимодействие
- Калан и бета-блокирующие лекарственные средства взаимодействие
- Calan SR и взаимодействие с бета-блокирующими препаратами
- Covera HS и взаимодействие лекарств, блокирующих бета
- Изоптин и бета-блокирующие лекарственные средства взаимодействие
- другие взаимодействия … »
См. Полный список из 305
лекарственные взаимодействия, вызывающие сердечную недостаточность
Сердечная недостаточность: коморбидные симптомы
Некоторые сопутствующие или связанные медицинские симптомы
Сердечная недостаточность может включать такие симптомы:
Просмотреть все сопутствующие симптомы сердечной недостаточности
Причины общих типов симптомов
Изучите причины этих более общих типов симптомов:
Изучите причины сопутствующих медицинских симптомов, таких как:
Причины симптомов, аналогичных сердечной недостаточности
Изучите причины этих симптомов, которые похожи на симптом сердечной недостаточности или связаны с ним:
Сердечная недостаточность: смертельные случаи
Узнайте больше о причинах и случаях смерти от сердечной недостаточности.
Ошибочный диагноз и сердечная недостаточность
Сердечный приступ можно не диагностировать : Хотя самые серьезные симптомы сердечного приступа трудно пропустить,
бывают разной степени тяжести.
Это … читать дальше »
Инфаркт может быть поставлен слишком далеко. : Хотя многие люди умирают от сердечных приступов,
много случаев, когда люди боятся, что у них есть сердце … читать дальше »
Редкое сердечное заболевание, которое часто не диагностируется : Редкое сердечное заболевание, называемое синдромом удлиненного интервала QT, может приводить к эпизодам учащенного сердцебиения
и учащенное сердцебиение.В редких случаях это недиагностированное состояние … читать дальше »
Сердечный приступ может быть поставлен слишком далеко. : Хотя сердечный приступ часто не диагностируется,
что приводит к летальному исходу, диагноз также может быть завышен.
Люди начинают беспокоиться о том, что заболевание — это сердечный приступ,
в то время как существуют различные менее опасные возможности …. подробнее »
Манжеты для измерения артериального давления неверно диагностируют гипертонию у детей : одна известная проблема неправильного диагноза
с повышенной чувствительностью возникает по отношению к простому оборудованию, используемому для измерения артериального давления.«Манжета» на руке для измерения артериального давления может быть слишком маленькой, чтобы точно … читать дальше »
Часто неверный диагноз гипертонии : Часто бывает гипертония.
неправильно диагностирован у взрослых (см. неправильный диагноз гипертонии), но его неправильный диагноз еще более вероятен у детей.
Некоторые из симптомов гипертонии, которые нельзя не заметить, включают … читать дальше »
Подробнее о неверном диагнозе и сердечной недостаточности
Сердечная недостаточность: врачи и специалисты-исследователи
Другие способы найти врача или воспользоваться услугами врачей, терапевтов и специализированных онлайн-исследований:
Больницы и клиники: сердечная недостаточность
Изучите обширные рейтинги качества и меры безопасности пациентов
для больниц, поликлиник и медицинских учреждений по специальностям, связанным с сердечной недостаточностью:
Рейтинги качества исследовательских больниц и клиник »
Сердечная недостаточность: редкие заболевания, связанные с заболеванием
Редкие виды заболеваний и заболеваний в смежных медицинских категориях:
Сердечная недостаточность: невыявленные состояния
Состояния, которые обычно не диагностируются в связанных областях, могут включать:
Причины сердечной недостаточности, перечисленные в базе данных болезней:
Другие медицинские условия, перечисленные в базе данных болезней, по возможности
Причины сердечной недостаточности как симптома включают:
См. Полный список из 274
причины сердечной недостаточности
— (Источник — База данных болезней)
Выдержки из статьи о сердечной недостаточности
Сердце
сбой возникает, когда сердце теряет способность перекачивать достаточно крови через
тело.Обычно потеря насосного действия является признаком основного
проблемы с сердцем, например, ишемическая болезнь сердца.
Термин «сердечная недостаточность» означает внезапную и полную остановку сердечной деятельности.
Но на самом деле сердце не останавливается внезапно. Скорее сердце
сбой обычно развивается медленно, часто с годами, так как сердце постепенно
теряет прокачивающую способность и работает менее эффективно. Некоторые люди могут не стать
осознают свое состояние до тех пор, пока симптомы не появятся спустя годы после того, как их сердце начало работать
упадок.(Источник: выдержка из NHLBI, Heart Failure: NHLBI)
Сердечная недостаточность означает, что сердце
не может качать кровь по телу так, как следует. Оно делает
НЕ означает, что сердце буквально останавливается. Сердечная недостаточность развивается медленно
со временем и может иметь большое влияние на жизнь человека и его способность
выполнять повседневные жизненные действия, такие как одевание, купание и
обойти. (Источник: выдержка из публикации «СЕРДЕЦ И СЕРДЕЧНО-СОСУДИСТЫЕ БОЛЕЗНИ: NWHIC»)
Сердце
сбой возникает, когда сердце теряет способность перекачивать достаточно крови через
тело.Обычно … (Источник: выдержка из NHLBI, Heart Failure: NHLBI)
Сердечная недостаточность означает, что сердце
не может также перекачивать кровь по телу … (Источник: выдержка из СЕРДЦА И СЕРДЕЧНО-СОСУДИСТЫЕ ЗАБОЛЕВАНИЯ: NWHIC)
Определения сердечной недостаточности:
Состояние субнормального или пониженного сердечного выброса, обычно наблюдаемое у пациентов с сердечной недостаточностью, вторичной по отношению к коронарной артерии, гипертонической болезни, первичной миокардиальной, клапанной или перикардиальной болезни.
— (Источник — База данных болезней)
Неспособность сердца перекачивать достаточно крови для поддержания нормальных функций организма
— (Источник — WordNet 2.1)
Неспособность сердца перекачивать кровь с достаточной скоростью для удовлетворения метаболических требований тканей или способность делать это только при повышенном давлении наполнения.
— (Источник — CRISP)
Подробный перечень причин сердечной недостаточности
В приведенном ниже списке показаны некоторые причины сердечной недостаточности, упомянутые в различных источниках:
Показать полный список из 274
причины сердечной недостаточности
Насколько распространены эти причины сердечной недостаточности?
Эта информация относится к общей распространенности и частоте этих заболеваний,
не к тому, насколько вероятно, что они являются реальной причиной сердечной недостаточности.Из 274
причины сердечной недостаточности, которые
Мы перечислили, у нас есть следующая информация о распространенности / заболеваемости:
- 8
причины — «очень распространенные» заболевания - 17
причины — «общие» болезни - 4
причины — «необычные» заболевания - 0
причины — «редкие» заболевания - 12
причины — «очень редкие» заболевания - 254
причины не имеют информации о распространенности.
См. Анализ распространенности 274
причины сердечной недостаточности
Условия, включающие медицинские симптомы: Сердечная недостаточность:
Следующий список условий
есть сердечная недостаточность или подобное
указан как симптом в нашей базе данных.Этот список, созданный компьютером, может быть неточным или неполным.
Всегда обращайтесь за консультацией к профессиональному врачу о причине
любого симптома.
Выберите из следующего алфавитного списка условий, которые
включите симптом сердечной недостаточности или выберите «Просмотреть все».
Символы
А
В
С
D
G
H
Я
л
м
N
-П
R
S
т
В
Вт
Условия, перечисляющие медицинские осложнения: Сердечная недостаточность:
Следующий список заболеваний имеет
Сердечная недостаточность или подобное
внесен в нашу базу данных как медицинское осложнение .Различие между симптомом и осложнением не всегда ясно,
и состояния, в которых этот симптом упоминается как осложнение, также могут иметь значение.
Этот список, созданный компьютером, может быть неточным или неполным.
Всегда обращайтесь за консультацией к профессиональному врачу о причине
любого симптома.
А
В
С
D
E
Ф
G
H
Я
К
л
м
N
O
-П
R
S
т
Вт
Присоединяйтесь к форуму
Задайте или ответьте на вопрос о симптомах или заболеваниях в одном из наших
бесплатные интерактивные форумы пользователей.
Форумы по медицинским историям: Если у вас есть медицинская история, мы хотим ее услышать.
См. Список всех медицинских форумов
Причины сердечной недостаточности в зависимости от факторов риска
Эта информация показывает анализ списка причин сердечной недостаточности на основе
от того, применимы ли к пациенту определенные факторы риска:
Какие альтернативные названия сердечной недостаточности:
Низкий сердечный выброс, сердечная недостаточность, низкий выброс
— (Источник — База данных болезней)
Классификация сердечной недостаточности:
Медицинские состояния, связанные с сердечной недостаточностью:
Сердечные симптомы (2927 причин), Сердечно-сосудистые симптомы (3192 причины)
Симптомы, связанные с сердечной недостаточностью:
Боль в груди (1053 причины), стеснение в груди (166 причин), стенокардия (41 причина), Сердечные симптомы (2927 причин), инфаркт миокарда (38 причин), ИМ, ишемия миокарда (1 причина), ишемическая болезнь сердца (106 причин). причин), атеросклероз (35 причин), гипертония (398 причин), ангиопластика, ангиография, дисфункция клапана, аритмия (172 причины), фибрилляции, трепетание, ЭКГ, беговая дорожка, дефект межжелудочковой перегородки, дефект межпредсердной перегородки, тетрология фаллота
Медицинские статьи о признаках и симптомах:
Статьи врачей и пациентов о симптомах и диагностике:
Симптомы, диагностика, лечение и причины сердечной недостаточности
Сердечная недостаточность: введение
Сердечная недостаточность, также называемая застойной сердечной недостаточностью, является очень серьезным заболеванием, при котором повреждена сердечная мышца.Хотя сердце продолжает биться при сердечной недостаточности, оно слишком слабо, чтобы перекачивать достаточное количество богатой кислородом крови в легкие и другие части тела. Сердечная недостаточность — частое осложнение сердечного приступа и других сердечных и сердечно-сосудистых заболеваний, которые повреждают сердечную мышцу. К ним относятся гипертония, нарушения сердечного клапана, аритмии и кардиомиопатия. Сердечная недостаточность также может быть следствием анемии.
Любое заболевание или состояние, повышающее риск развития сердечных или сердечно-сосудистых заболеваний, также увеличивает риск развития сердечной недостаточности в качестве осложнения.Эти риски включают диабет, высокий уровень холестерина, ожирение и малоподвижный образ жизни. Другие факторы риска включают принадлежность к мужскому полу афроамериканского происхождения и чрезмерное употребление алкоголя. Факторами риска также являются длительный стресс, курение и семейный анамнез сердечных или сердечно-сосудистых заболеваний.
Есть два типа сердечной недостаточности. При левосторонней сердечной недостаточности сердце не может эффективно перекачивать кровь в организм, что приводит к тому, что кровь возвращается в вены, по которым кровь от легких идет к сердцу.Это увеличивает кровяное давление в легких и приводит к скоплению жидкости в легких. Это называется отеком легких и является очень серьезным заболеванием, которое может привести к летальному исходу. Симптомы включают одышку, боль в груди, кашель и низкий уровень кислорода в крови.
При правосторонней сердечной недостаточности слабая накачка сердца позволяет крови восстанавливаться в венах, которые ведут от тела к сердцу. Это приводит к отекам нижних конечностей (отекам) и другим симптомам. Для получения дополнительной информации о симптомах и осложнениях см. Симптомы сердечной недостаточности.
Диагностика сердечной недостаточности включает полное медицинское обследование, сбор анамнеза и физикальное обследование. Если симптомы острые и тяжелые, это часто делают в отделении неотложной помощи. Медицинский осмотр включает прослушивание звуков сердца и легких с помощью стетоскопа. Определенные звуки, такие как потрескивание или пузырение в легких, указывают на застой в легких и могут указывать на диагноз сердечной недостаточности.
Рентген грудной клетки обычно выполняется, чтобы увидеть размер и форму сердца, а также выявить застойные явления в легких и другие состояния, такие как пневмония.Другие тесты могут включать эхокардиограмму, которая может оценить сердечные клапаны и определить, сколько крови может перекачивать сердце.
Другие тесты могут проводиться для исключения или диагностики основных причин сердечной недостаточности или других состояний, которые могут имитировать сердечную недостаточность. Например, тестирование обычно включает ЭКГ, которая фиксирует электрическую активность сердца и может выявить нарушения сердечного ритма и повреждения, нанесенные сердцу в результате сердечного приступа и некоторых других форм сердечных заболеваний.Коронарная ангиограмма также может быть выполнена для поиска заблокированных коронарных артерий.
Вполне возможно, что диагноз сердечной недостаточности может быть пропущен или отложен, потому что симптомы могут развиваться постепенно, быть легкими и быть похожими на симптомы других состояний. Для получения дополнительной информации о неправильном диагнозе и заболеваниях и состояниях, которые могут имитировать сердечную недостаточность, см. Неправильный диагноз сердечной недостаточности.
Лечение сердечной недостаточности может включать изменение образа жизни и диеты, прием лекарств и в некоторых случаях пересадку сердца.Для получения дополнительной информации о лечении обратитесь к разделу «Лечение сердечной недостаточности». …Больше »
Сердечная недостаточность:
Сердечная недостаточность — это когда сердце испытывает трудности с выполнением своей работы.
Этот термин отличается от сердечного приступа или остановки сердца, когда
сердце может остановиться;
сердечная недостаточность подразумевает постепенную сердечную недостаточность. …Больше »
Сердечная недостаточность: симптомы
Симптомы сердечной недостаточности могут различаться у разных людей и могут различаться в зависимости от тяжести заболевания и основной причины.В некоторых случаях у человека могут отсутствовать симптомы, пока болезнь не прогрессирует и не станет тяжелой. Ранние симптомы могут развиваться медленно.
Основным признаком сердечной недостаточности является одышка, которая может возникать в покое или при физической нагрузке. Кратковременность … другие симптомы »
Сердечная недостаточность: лечение
Сердечная недостаточность не всегда фатальна, и прогноз зависит от тяжести сердечной недостаточности, основной причины, возраста, общего состояния здоровья и сопутствующих заболеваний, таких как диабет.Наиболее эффективные планы лечения сердечной недостаточности включают многогранный подход.
Это включает профилактическую помощь, направленную на минимизацию факторов риска сердечного приступа … другие виды лечения »
Сердечная недостаточность: неправильный диагноз
Диагноз сердечной недостаточности может быть пропущен или отложен, потому что в некоторых случаях симптомы отсутствуют до тех пор, пока состояние не станет тяжелым, или потому, что симптомы могут развиваться постепенно, позволяя человеку адаптироваться к ним. Некоторые симптомы расплывчаты и не характерны для сердечной недостаточности.К ним относятся слабость, утомляемость, спутанность сознания, беспокойство и головокружение. Эти типы … еще неправильный диагноз »
Симптомы сердечной недостаточности
См. Полный список из 22
симптомы сердечной недостаточности
Лечение сердечной недостаточности
См. Полный список из 25
лечение сердечной недостаточности
Домашнее диагностическое тестирование
Домашнее медицинское обследование при сердечной недостаточности:
- Высокое кровяное давление: домашнее тестирование
- Здоровье сердца: Домашнее тестирование:
- подробнее… »
Неправильный диагноз сердечной недостаточности?
Сердечная недостаточность: истории болезни пациентов
Сердечная недостаточность: смертельные случаи
Узнайте больше о случаях смерти и сердечной недостаточности.
Типы сердечной недостаточности
См. Полный список из 6
Виды сердечной недостаточности
Излечимые типы сердечной недостаточности
К потенциально излечимым типам сердечной недостаточности относятся:
- Недостаточное питание, связанное с сердечной недостаточностью
- Сердечная недостаточность, связанная с гипертонией
- Сердечная недостаточность, связанная с диабетической кардиомиопатией
- Сердечная недостаточность, вызванная лекарственной кардиомиопатией
- Сердечная недостаточность, связанная с врожденными пороками сердца
- Сердечная недостаточность, связанная с анемией
- Сердечная недостаточность, связанная с беременностью
- Сердечная недостаточность, связанная с Бери-Бери
- другие типы… »
Редкие типы сердечной недостаточности:
Редкие типы сердечной недостаточности включают:
- Сердечная недостаточность, связанная с кокаиновой кардиомиопатией
- Сердечная недостаточность, связанная с миокардитом
- Сердечная недостаточность, связанная с микседемой
- Истинная полицитемия, сердечная недостаточность
- Сердечная недостаточность, связанная с карциноидным синдромом
- Сердечная недостаточность, связанная с недостаточностью тиамина
- другие типы … »
Диагностические тесты на сердечную недостаточность
Подробнее о тестах на сердечную недостаточность
Сердечная недостаточность: осложнения
Рассмотрите возможные медицинские осложнения, связанные с сердечной недостаточностью:
Причины сердечной недостаточности
См. Полный список из 196
причины сердечной недостаточности
Дополнительная информация о причинах сердечной недостаточности:
Болезни, связанные с сердечной недостаточностью
Изучите причины этих заболеваний, которые похожи или связаны с сердечной недостаточностью:
Сердечная недостаточность: невыявленные состояния
Часто недиагностируемые болезни в смежных медицинских категориях:
Ошибочный диагноз и сердечная недостаточность
Сердечный приступ можно не диагностировать : Хотя самые серьезные симптомы сердечного приступа трудно пропустить,
бывают разной степени тяжести.Люди слишком часто умирают от недиагностированного сердца … читать дальше »
Инфаркт может быть поставлен слишком далеко. : Хотя многие люди умирают от сердечных приступов,
много случаев, когда люди боятся сердечного приступа, но на самом деле имеют что-то более легкое.
Некоторые из условий, которые могут быть … читать дальше »
Редкое сердечное заболевание, которое часто не диагностируется : Редкое сердечное заболевание, называемое синдромом удлиненного интервала QT, может приводить к эпизодам учащенного сердцебиения
и учащенное сердцебиение.В редких случаях это недиагностированное состояние может быть фатальным.
Это должно быть … читать дальше »
Сердечный приступ может быть поставлен слишком далеко. : Хотя сердечный приступ часто не диагностируется,
что приводит к летальному исходу, диагноз также может быть завышен.
Люди начинают беспокоиться о том, что заболевание — это сердечный приступ,
тогда как там … читать дальше »
Манжеты для измерения артериального давления неверно диагностируют гипертонию у детей : одна известная проблема неправильного диагноза
с повышенной чувствительностью возникает по отношению к простому оборудованию, используемому для тестирования…прочитайте больше »
Часто неверный диагноз гипертонии : Часто бывает гипертония.
неправильно диагностирован у взрослых (см. неправильный диагноз гипертонии), но его неправильный диагноз даже … читать дальше »
Подробнее о неверном диагнозе и сердечной недостаточности
Сердечная недостаточность: врачи-исследователи и специалисты
Врачи и специалисты в области научных исследований:
Другие услуги врача, терапевта и специалиста по исследованию:
Больницы и клиники: Сердечная недостаточность
Рейтинги качества исследований и меры безопасности пациентов
для медицинских учреждений по специальностям, связанным с сердечной недостаточностью:
Оценки качества больниц и клиник »
Выбор лучшей больницы:
Более общая информация, не обязательно в отношении сердечной недостаточности,
по работе стационара и качеству хирургической помощи:
Сердечная недостаточность: редкие типы
Редкие виды заболеваний и расстройств смежных медицинских категорий:
Последние методы лечения сердечной недостаточности
См. Полный список из 19
новейшие методы лечения сердечной недостаточности
Доказательные медицинские исследования сердечной недостаточности
Медицинские исследовательские статьи, посвященные сердечной недостаточности, включают:
Щелкните здесь, чтобы найти больше основанных на доказательствах статей о базе данных TRIP
Сердечная недостаточность: Анимация
Больше анимации и видео о сердечной недостаточности
Прогноз при сердечной недостаточности
Подробнее о прогнозе сердечной недостаточности
Исследование сердечной недостаточности
Посетите наши исследовательские страницы, чтобы узнать о последних исследованиях в области лечения сердечной недостаточности.
Статистика сердечной недостаточности
Сердечная недостаточность: общие темы по теме
Типы сердечной недостаточности
Доски сообщений о сердечной недостаточности
Связанные форумы и медицинские истории:
Интерактивные форумы с пользователем
Прочтите о другом опыте, задайте вопрос о сердечной недостаточности или ответьте на чей-то вопрос на наших досках сообщений:
Выдержки из статьи о сердечной недостаточности
NHLBI, Heart Failure: NHLBI (Excerpt)
Heart
сбой возникает, когда сердце теряет способность перекачивать достаточно крови через
тело.Обычно потеря насосного действия является признаком основного
проблемы с сердцем, например, ишемическая болезнь сердца.
Термин «сердечная недостаточность» означает внезапную и полную остановку сердечной деятельности.
Но на самом деле сердце не останавливается внезапно. Скорее сердце
сбой обычно развивается медленно, часто с годами, так как сердце постепенно
теряет прокачивающую способность и работает менее эффективно. Некоторые люди могут не стать
осознают свое состояние до тех пор, пока симптомы не появятся спустя годы после того, как их сердце начало работать
упадок.(Источник: выдержка из NHLBI, Heart Failure: NHLBI)
СЕРДЦЕ И СЕРДЕЧНО-СОСУДИСТЫЕ БОЛЕЗНИ: NWHIC (Выдержка)
Сердечная недостаточность означает, что сердце
не может качать кровь по телу так, как следует. Оно делает
НЕ означает, что сердце буквально останавливается. Сердечная недостаточность развивается медленно
со временем и может иметь большое влияние на жизнь человека и его способность
выполнять повседневные жизненные действия, такие как одевание, купание и
обойти. (Источник: выдержка из публикации «СЕРДЕЦ И СЕРДЕЧНО-СОСУДИСТЫЕ БОЛЕЗНИ: NWHIC»)
Определения сердечной недостаточности:
Состояние субнормального или пониженного сердечного выброса, обычно наблюдаемое у пациентов с сердечной недостаточностью, вторичной по отношению к коронарной артерии, гипертонической болезни, первичной миокардиальной, клапанной или перикардиальной болезни.- (Источник — База данных болезней)
Неспособность сердца перекачивать достаточно крови для поддержания нормальных функций организма
— (Источник — WordNet 2.1)
Содержание для сердечной недостаточности:
Опросы пользователей и форумы
»Следующая страница: Что такое сердечная недостаточность?
Медицинские инструменты и изделия:
Инструменты и услуги:
Медицинские изделия:
Форумы и доски сообщений
- Задайте или ответьте на вопрос в досках:
Лечение острой сердечной недостаточности
И.Острая сердечная недостаточность: что нужно знать каждому врачу.
Острая сердечная недостаточность (ОСН), также известная как острая декомпенсированная сердечная недостаточность или сердечная недостаточность, не является единичным заболеванием, а скорее синдромом ухудшения признаков и симптомов, отражающим неспособность сердца перекачивать кровь с соизмеримой скоростью. к потребностям организма при нормальном давлении наполнения. ОСН часто начинается не остро, обычно развивается постепенно в течение нескольких дней или недель, когда острота зрения зависит от потребности в неотложной или экстренной терапии из-за тяжести этих признаков или симптомов.
ОСН может быть результатом первичного нарушения систолической или диастолической функции сердца или аномальной венозной или артериальной вазоконстрикции, но обычно представляет собой взаимодействие нескольких факторов, включая перегрузку объемом. У большинства пациентов наблюдается декомпенсация хронической сердечной недостаточности (ХСН), и, следовательно, большая часть обсуждения патофизиологии, проявления и диагностики ХСН имеет прямое отношение к пониманию ОСН.
II. Диагностическое подтверждение: вы уверены, что у вашего пациента острая сердечная недостаточность?
НЕТ
А.История, часть I: Распознавание образов:
Пациент с ОСН обычно проявляет некоторую комбинацию увеличения заложенности и, реже, снижения периферической перфузии. Помимо нарушений оксигенации из-за отека легких, почечная дисфункция является частым проявлением ОСН и отражает мультисистемный характер этого заболевания.
Средний возраст пациентов с ОСН составляет около 70 лет, при этом примерно половина пациентов каждого пола и большинство имеют нормальное или повышенное артериальное давление.
Наиболее частые симптомы при обращении:
Одышка (включая усиливающуюся одышку при физической нагрузке, одышку в покое, ортопноэ и пароксизмальную ночную одышку)
Усталость (включая спутанность сознания)
Кашель
Дискомфорт в животе (в том числе раннее насыщение, вздутие живота, анорексия)
Боль в ногах (вторичная по отношению к напряженному периферическому отеку)
Нарушения сна
У типичного пациента наблюдаются признаки и симптомы заложенности, обычно с некоторой комбинацией отека нижних конечностей и застойных явлений в легких, нормального или повышенного артериального давления и частоты сердечных сокращений, а также нарушения оксигенации, пропорционального степени отека легких.У значительного меньшинства пациентов может наблюдаться обострение сердечной недостаточности с преобладанием симптомов и признаков заложенности живота, а не отек нижних конечностей.
У других пациентов, часто пожилых людей с артериальной гипертензией, может развиваться быстрый, если не фульминантный, отек легких с незначительным увеличением общего объема жидкости в организме или без него. Пациенты с рецидивирующими обострениями сердечной недостаточности, как правило, повторяют свои клинические проявления в последующих эпизодах, поэтому получение истории о динамике, триггерах, признаках и симптомах, а также реакции на терапию предшествующих событий может повысить чувствительность к ранней декомпенсации.
B. История, часть 2: Распространенность:
В США около 1 миллиона госпитализаций по поводу сердечной недостаточности и 3 миллиона госпитализаций, когда сердечная недостаточность является вторичным диагнозом. Это основная причина госпитализации пациентов старше 65 лет.
В Европе сердечная недостаточность (HF) является причиной 5% случаев госпитализации с острыми заболеваниями, присутствует у 10% пациентов на больничных койках и составляет 2% национальных расходов на здравоохранение, в основном из-за стоимости больниц. прием.
Пациенты с субстратом сердечно-сосудистого заболевания наиболее подвержены риску развития ОСН, включая пациентов со сниженной систолической функцией (обычно из-за ишемической или неишемической кардиомиопатии), диастолической дисфункцией (обычно пациенты с артериальной гипертензией и / или гипертрофией левого желудочка) , другие формы сердечных заболеваний (например, тяжелые пороки клапанов сердца) и пациенты с аномальной сосудистой сетью (обычно пожилые пациенты с гипертонией).
Общие факторы декомпенсации включают один или несколько факторов, таких как несоблюдение режима приема лекарств, несоблюдение диеты с потреблением соли и / или жидкости, ишемия миокарда, эпизод гипертонии и аритмии (напр.г., мерцательная аритмия). Появление и широкое использование анализов тропонина показало, что многие пациенты с ОСН имеют признаки некроза миокарда, что позволяет предположить, что это событие представляет собой заболевание с продолжающимся повреждением конечного органа, заслуживающим неотложного лечения.
C. История, часть 3: конкурирующие диагнозы, которые могут имитировать острую сердечную недостаточность.
Поскольку острая сердечная недостаточность проявляется множеством неспецифических симптомов, существует несколько конкурирующих диагнозов, в том числе:
Обострение хронической обструктивной болезни легких (ХОБЛ)
Пневмония
Тромбоэмболия легочной артерии
Венозная недостаточность
Периферический отек, вызванный лекарственными средствами (т.е., блокаторы кальциевых каналов, тиазолидиндионы)
Острые коронарные синдромы, включая острый инфаркт миокарда
Тяжелая болезнь клапанов сердца, особенно острая митральная или трикуспидальная регургитация (например, эндокардит) или тяжелый митральный или аортальный стеноз
Сепсис
Другие формы некардиогенного шока, включая псевдосепсис, вызванные чрезмерным терапевтическим применением вазодилататоров
Несердечные формы острого повреждения почек / почечной недостаточности, включая гипердиурез
Д.Результаты физического осмотра.
Наиболее частые знаки при предъявлении:
Отеки (ног, живота, крестца)
Легочные хрипы, плевральный выпот
Повышенное давление в яремной вене
Положительный абдоминально-яремный рефлюкс (гепато-яремный рефлюкс)
Увеличение массы тела
Увеличение обхвата живота
Нормальное или повышенное артериальное давление
Тахипноэ
Учащение пульса
Третий тон сердца
Менее распространенные признаки при поступлении, указывающие на низкий сердечный выброс:
Не существует результатов физикального обследования, которые индивидуально устанавливают окончательный диагноз ОСН, но соответствующие результаты можно рассматривать в двух основных категориях.Во-первых, есть данные, свидетельствующие о наличии основной сердечной дисфункции, которая является субстратом для эпизода ОСН.
Эти данные включают свидетельство систолической дисфункции левого желудочка (смещенный вбок и / или диффузный PMI, S3, снижение ударного объема при пульсе сонной артерии), диастолической дисфункции (S4) или того и другого.
Во-вторых, признаки физического осмотра могут подтвердить диагноз ОСН, предполагая преобладающий патофизиологический процесс, вовлеченный в декомпенсацию, такой как перегрузка объемом (периферический отек, плевральный выпот, хрипы, асцит, повышенное давление в яремной вене, гепато-яремный рефлюкс), перераспределение сосудов ( повышенное давление в яремной вене, гепато-яремный рефлюкс, часто повышенное кровяное давление) или низкий сердечный выброс (холодные конечности, низкое кровяное давление, часто узкое пульсовое давление, альтернативный пульс).
Обратите внимание, что у пациентов с хронической сердечной недостаточностью может быть заметно повышенное легочное венозное давление, вызывающее выраженную одышку с относительно легкими хрипами. У пациентов с ОСН из-за перераспределения сосудов часто быстро появляются симптомы, которые могут возникать при отсутствии признаков выраженной перегрузки объемом.
E. Какие диагностические тесты следует провести?
НЕТ
1. Какие лабораторные исследования (если таковые имеются) следует назначить для установления диагноза? Как следует интерпретировать результаты?
Как и результаты физикального обследования, лабораторные тесты могут помочь в диагностике ОСН.
BNP / NT-proBNP: Концентрации в плазме натрийуретического пептида B-типа (BNP) и его побочного продукта, N-терминального проBNP (NT-proBNP), повышаются в присутствии повышенного желудочкового (как левого, так и правого) давления. и объем, и было продемонстрировано, что они помогают в диагностике ОСН у пациентов с одышкой.
Хотя абсолютного «диагностического уровня» этих биомаркеров ОСН не существует, большинство анализов имеют три диапазона. Например, для типичного анализа BNP, BNP, меньший или равный 100 пг / мл, настоятельно указывает на несердечную недостаточность этиологии одышки, BNP от 100 до 400 пг / мл является неопределенным, а BNP выше 400 пг / мл. мл сильно поддерживает ОСН.
Как и все лабораторные тесты, концентрации BNP необходимо интерпретировать в контексте конкретного пациента, а некоторые тесты предоставляют различные диагностические диапазоны в зависимости от пола, возраста и функции почек пациента. Кроме того, существуют известные факторы, помимо ЗСН, которые могут приводить к высоким уровням BNP (например, возраст, почечная дисфункция, инфаркт миокарда, острая легочная эмболия и состояния с высоким выходом, такие как цирроз) и более низкие, чем ожидалось, уровни BNP (например, ожирение в течение 1 часа после внезапного отека легких, острой митральной регургитации и митрального стеноза).
Обратите особое внимание на то, что повышенные уровни BNP могут возникать при правосторонней сердечной недостаточности и могут присутствовать при острой легочной эмболии.
Электролиты: Измерение уровня электролитов в сыворотке также часто может помочь в диагностике ОСН и отражает клиническое течение пациента до его поступления. Гипонатриемия может указывать на нейрогормональный дисбаланс из-за развитой или недолеченной хронической сердечной недостаточности или ятрогенного действия диуретиков (особенно тиазидов).
Гиперкалиемия часто указывает на острую почечную недостаточность из-за обострения сердечной недостаточности, но также может быть следствием недавнего приема антагониста минералокортикоидных рецепторов (спиронолактона или эплеренона), ингибитора АПФ или блокатора рецепторов ангиотензина, в то время как гипокалиемия часто наблюдается в присутствии повышенных диуретиков. при недостаточном восполнении калия.
Гипомагниемия может сопровождать гипокалиемию, особенно если она связана с диуретиками, и ее следует оценивать. Гиперхлоремия может быть связана с чрезмерным диурезом и уменьшением объема.
Маркеры почечной функции: Азот мочевины крови (АМК) и креатинин служат маркерами почечной функции. Хроническая почечная недостаточность является частым сопутствующим заболеванием у пациентов с сердечной недостаточностью, а эпизоды ОСН часто сопровождаются острой или хронической почечной недостаточностью.
Эта почечная недостаточность обычно возникает из-за повышенного центрального венозного давления (повышенная «постнагрузка» на почки), а не из-за снижения перфузии почек и уменьшения сердечного выброса.Цистатин-С — еще один маркер почечной функции с предполагаемым преимуществом более быстрого реагирования на острые изменения почечной функции. Другие маркеры для оценки острого повреждения почек находятся в стадии разработки и должны помочь в оценке и лечении этих пациентов.
Тропонин: Повышение уровня тропонинов выше верхней границы нормы наблюдается у 15–70% пациентов с ОСН, в зависимости от серии и используемого анализа. Острый коронарный синдром (ОКС) может спровоцировать ОСН, но гораздо чаще ОСН сопровождается повышением тропонина от легкой до умеренной степени, что свидетельствует о повреждении миокарда от самой ОСН.Отличить «тропонинемию» сердечной недостаточности от тропонинемии при ОКС или инфаркте миокарда часто бывает сложно и требует обобщения симптомов, клинического контекста и других диагностических тестов.
2. Какие визуализационные исследования (если таковые имеются) следует заказать для установления диагноза? Как следует интерпретировать результаты?
Электрокардиограмма (ЭКГ): ЭКГ может помочь в оценке ишемии миокарда, гипертрофии левого желудочка, аритмий и нарушений электролитного баланса как факторов, способствующих ОСН.
Рентгенография грудной клетки: Рентгенография грудной клетки (РГС) полезна для оценки наличия и степени легочной гипертензии, хотя она может недооценивать степень гипертензии и легочной венозной гипертензии у пациентов с хронической сердечной недостаточностью. Могут быть обнаружены плевральные выпоты, а также признаки пневмонии, распространенного противоречащего друг другу дифференциального диагноза, сопутствующей патологии или усугубляющего фактора. Также следует исследовать изменения сердечного силуэта, указывающие на выпот в перикард или контур аорты (например, расслоение аорты).
Эхокардиограмма: у пациентов без предшествующей эхокардиограммы этот тест, вероятно, является наиболее полезным неинвазивным визуализирующим исследованием, поскольку он предоставляет информацию о размере, структуре и функциях всех камер и клапанов сердца, потенциальных аномалиях движения стенок и оценке гемодинамики. включая центральное венозное давление и давление наполнения левого желудочка.
Однако большинству пациентов не требуется экстренное или срочное эхо для определения ранней терапии, и после восстановления компенсации можно провести полное, более подробное, высококачественное и клинически значимое эхокардиографическое исследование.Одно исследование продемонстрировало отсутствие значительных различий во фракции выброса левого желудочка при поступлении с ОСН по сравнению с более поздними периодами госпитализации.
Катетеризация легочной артерии: катетер PA является важным и очень полезным диагностическим инструментом у правильно выбранных пациентов. У пациентов с признаками шока, у которых неясно, является ли этиология кардиогенной или некардиогенной, инвазивная оценка центрального венозного давления, давления в легочной артерии (PAP) и давления заклинивания легочных капилляров (PCWP), сердечного выброса и сопротивления сосудов может предоставить важную информацию для правильного выбора и оценки ответа на терапию.
Катетер PA не следует рутинно использовать у большинства пациентов с ОСН из-за небольшого, но ограниченного риска инфицирования, повреждения сосудов и других сопутствующих осложнений. Одна из самых больших проблем с использованием катетера PA заключается в том, что члены медицинской бригады могут не знать волновые формы и иметь ограниченный опыт в распознавании артефактов и распознавании других проблем (например, миграция порта правого предсердия в ПЖ или в постоянное положение клина, установив датчик давления на соответствующую высоту).
Бдительность при оценке данных, полученных с катетера PA, и их интерпретации в контексте других данных, полученных от пациента, необходима для обеспечения правильности информации, используемой для принятия клинических решений. Другие диагностические тесты, такие как неинвазивное сердечное стресс-тестирование или катетеризация сердца с коронарной ангиографией, также должны быть рассмотрены у отдельных пациентов.
III. Управление.
НЕТ
A. Непосредственное управление.
Первым шагом в ведении пациента с ОСН является решение опасных для жизни проблем, включая, помимо прочего:
Дыхательная недостаточность: Наиболее частым симптомом у субъектов с ОСН является одышка, а дыхательная недостаточность является наиболее частым опасным для жизни состоянием для этих пациентов.Рекомендуется немедленное введение:
Переставьте пациента: если это безопасно, поддержите пациента в вертикальном сидячем положении. Многие пациенты делают это самостоятельно, чтобы оптимизировать эффективность своего аппарата ИВЛ.
Кислород: Хотя рандомизированное исследование не проводилось, немедленное введение дополнительного кислорода является наиболее доступным средством для увеличения доставки кислорода к органам-мишеням.
Вентиляционная поддержка: Если вышеперечисленные меры остаются неадекватными, быстрое применение неинвазивной вентиляционной поддержки (CPAP или NIPPV) оказалось очень эффективным для быстрого улучшения симптомов, гемодинамики и метаболических нарушений, связанных с ОСН.Если неинвазивные меры недостаточны, следует использовать быструю интубацию с искусственной вентиляцией легких с положительным давлением.
Нитраты: Нитраты, вводимые сублингвально или внутривенно, могут быть очень эффективными в качестве сосудорасширяющих средств, снижая давление в легочных венах и снимая одышку. Быстрое внутривенное введение нитратов пациентам с тяжелым отеком легких снизило потребность в ИВЛ и инфаркте миокарда по сравнению со стратегией высоких доз фуросемида в рандомизированном исследовании.
Диуретик: у большинства пациентов также будет значительная перегрузка объемом, способствующая дыхательной недостаточности, поэтому при наличии признаков перегрузки объемом (в отличие от перераспределения объема) рекомендуется быстрое введение внутривенных петлевых диуретиков. Хотя это оставалось спорным, одно раннее исследование показало, что фуросемид также напрямую расширяет легочные вены.
Опиаты (морфин) при ОСН были связаны с увеличением частоты механической интубации, длительной госпитализации, более частой госпитализацией в ОИТ и более высокой смертностью.Хотя эта связь может отражать более серьезную тяжесть заболевания у пациентов, получающих морфин, эти результаты свидетельствуют против рутинного использования морфина у пациентов с одышкой, а также против тщательного наблюдения за отдельными пациентами, получающими опиаты.
Нарушение кровообращения: удивительно мало (примерно 5%) пациентов с синдромами низкого выброса в общей популяции с сердечной недостаточностью, но этим пациентам требуется агрессивное лечение шока для смягчения или предотвращения связанного с ним поражения конечных органов.
Положительные инотропы: на сегодняшний день не существует «чистых» инотропов, поскольку все доступные в настоящее время агенты также обладают некоторыми сосудистыми эффектами, и выбор конкретного агента должен учитывать эти различия. Все эти агенты увеличивают цАМФ и внутриклеточный кальций с соответствующим увеличением частоты сердечных сокращений, потребления кислорода миокардом и аритмий, что может привести к ишемии миокарда, инфаркту или смерти.
Мониторинг ответа на эти методы лечения зависит от начальных нарушений, включая артериальное давление, периферическую перфузию, респираторный статус, диурез, психическое состояние и другие функции конечных органов.
Катехоламины, такие как добутамин, адреналин и норэпинефрин, применялись для улучшения сократимости миокарда и увеличения частоты сердечных сокращений при ОСН. Добутамин является преобладающим агонистом бета-1-адренорецепторов с легкими вазодилатирующими свойствами.
В последнее время в практике используются более низкие дозы добутамина (от 2 до 5 мкг / кг / мин) для получения положительного инотропного эффекта, чем ранее (от 10 до 20 мкг / кг / мин), и из-за потенциальных побочных эффектов должна быть самая низкая эффективная доза. используемый.Низкие дозы добутамина также связаны с легкой вазодилатацией, тогда как более высокие дозы могут вызвать сужение сосудов.
Допамин обладает множественными дозозависимыми эффектами: средние дозы (приблизительно от 3 до 5 мкг / кг / мин) обеспечивают повышенную сократительную способность, а более высокие дозы (приблизительно> 5 мкг / кг / мин) вызывают увеличивающееся сужение сосудов в дополнение к усилению инотропии .
Ингибиторы фосфодиэстеразы типа III, такие как милринон (в США и Европе) и аденоксимон (в Европе), повышают сократимость сердца, а также действуют как вазодилататоры периферических артерий.Многие врачи больше не используют болюсную нагрузочную дозу этих агентов, чтобы избежать значительной гипотонии, но болюс может использоваться в некоторых ситуациях. Могут возникать гипотония, тахикардия, предсердные и желудочковые аритмии, усиление ишемии миокарда и другие побочные эффекты, включая предположения о повышенной смертности у пациентов с ишемической болезнью сердца, и за пациентами следует тщательно наблюдать.
Левосимендан (доступен в Европе и других странах за пределами США) представляет собой АТФ-зависимый активатор калиевых каналов с сенсибилизирующим действием на кальций миокарда (и, возможно, с эффектами ингибитора PDE III), а также действует как сосудорасширяющее и инотропное средство.Многие клиницисты больше не используют болюсную нагрузочную дозу, чтобы избежать значительной гипотонии, но болюс может использоваться в некоторых ситуациях. Могут возникнуть артериальная гипотензия, тахикардия, предсердные и желудочковые аритмии и другие побочные эффекты, и пациенты должны находиться под тщательным наблюдением.
Механическая поддержка: Интрааортальные баллонные насосы (IABP) могут использоваться во многих центрах при тяжелой сердечной недостаточности и обеспечивать быстрое снижение постнагрузки желудочков с некоторым увеличением прямого потока.Его использование противопоказано при умеренной и тяжелой недостаточности аорты и аневризмах / расслоениях аорты, а также ограничено проблемами сосудистого доступа и осложнениями.
В специализированных центрах могут использоваться другие устройства механической поддержки, включая вспомогательные устройства для желудочков (VAD) и экстракорпоральную мембранную оксигенацию (ECMO).
Почечная недостаточность: Фульминантная почечная недостаточность, требующая неотложного лечения, редко встречается у пациентов с ОСН, но значительная почечная недостаточность встречается довольно часто.Неотложный гемодиализ может использоваться для лечения опасных для жизни нарушений электролитного баланса или других тяжелых последствий почечной недостаточности.
Ультрафильтрация все чаще используется для лечения пациентов со значительной объемной перегрузкой. Некоторые центры начинают вено-венозную ультрафильтрацию у пациентов с выраженной перегрузкой жидкостью (т. Е. Не менее 10 кг), в то время как другие резервируют эту терапию для пациентов, у которых диуретики неэффективны.
В настоящее время проводятся клинические испытания, чтобы предоставить доказательства относительно этих стратегий.Особое внимание следует уделять скорости фильтрации, чтобы не превышать скорость наполнения сосудов. Некоторые врачи будут следить за гемоконцентрацией, предположительно, чтобы избежать чрезмерного или слишком быстрого удаления объема.
Дофамин «почечная доза» (<3 мкг / кг / мин) является спорным, но недавнее исследование предполагает, что низкие дозы допамина с фуросемидом обеспечивают диурез с улучшением функции почек и гомеостазом калия по сравнению с одним фуросемидом. Тем не менее, многие клиницисты обычно не используют дофамин при почечной недостаточности легкой и средней степени тяжести, и большинство назначают его пациентам, у которых диуретики неэффективны.Эта стратегия также оценивается в текущих клинических исследованиях.
Диуретики остаются наиболее часто применяемым средством при ОСН. Внутривенное введение фуросемида (или его эквивалента) может обеспечить быстрое облегчение симптомов, а также уменьшить лежащую в основе объемную перегрузку. Диурез также часто может улучшить состояние почечной недостаточности, поскольку наиболее частой причиной острой почечной недостаточности у пациентов с ОСН является повышение центрального венозного давления.
Пациенты, получающие диуретики в высоких дозах, по-видимому, имеют более быстрое облегчение симптомов с легким временным ухудшением функции почек, и в недавнем клиническом исследовании, по-видимому, не было разницы между стратегиями непрерывной инфузии и болюсного дозирования.
Эти данные позволяют предположить, что следует применять стратегию, наиболее подходящую для обеспечения надежного диуреза в конкретных клинических условиях. В то время как у большинства пациентов наблюдается объемная перегрузка, есть группа пациентов с ОСН из-за перераспределения объема, и этим пациентам обычно не приносит пользы агрессивный диурез. Восполнение запасов электролитов необходимо у пациентов с гипокалиемией и гипомагниемией.
Сопутствующие лекарства. Многие пациенты с ОСН в анамнезе принимают несколько сопутствующих лекарств, включая терапию хронической сердечной недостаточности.В зависимости от тяжести эпизода ОСН прием большинства этих препаратов можно и нужно продолжать во время госпитализации.
В частности, терапию бета-блокаторами
следует продолжать в течение всего госпитального курса, за исключением случаев кардиогенного шока, симптоматической брадикардии или серьезной блокады сердца. Пациенты, у которых терапия бета-адреноблокаторами прекращается во время госпитализации, имеют худшие клинические исходы, даже с поправкой на тяжесть заболевания. Ингибиторы АПФ и блокаторы ангиотензина могут быть назначены при острой почечной недостаточности, но должны быть возобновлены как можно скорее.
B. Советы медицинского осмотра для руководства.
Физический осмотр можно использовать для оценки реакции на терапию и руководства.
Следует внимательно следить за артериальным давлением, хотя с появлением улучшенного неинвазивного мониторинга инвазивные артериальные линии редко необходимы. Гипотония связана с плохими результатами при ОСН, поэтому ятрогенной гипотензии следует старательно избегать. Гипертония может быть одним из основных провоцирующих факторов ОСН и требует лечения.
Частота сердечных сокращений часто является отражением, а не причиной эпизода ОСН, и начальная тахикардия часто улучшается вместе с уменьшением одышки. Однако фибрилляция предсердий с быстрым желудочковым ответом является хорошо известным провоцирующим фактором ОСН.
Тахикардия может возникать из-за положительного хронотропного действия некоторых лекарств (например, добутамина, милринона), чрезмерного истощения объема или начала / обострения предсердных и желудочковых аритмий, особенно фибрилляции предсердий.Брадикардия встречается реже и может быть связана с чрезмерной терапией бета-адреноблокаторами.
Частота дыхания часто не так тщательно оценивается клинически и может быть не столь надежно чувствительна к терапии, как другие жизненно важные признаки. Тахипноэ может означать неадекватное разрешение начального эпизода одышки или нового события, такого как тромбоэмболия легочной артерии. Лихорадка указывает на основной инфекционный процесс, особенно пневмонию или инфекции мочевыводящих путей, которые могут спровоцировать обострение ОСН.
Насыщение кислородом можно измерить неинвазивно, и его полезно отслеживать у пациентов с маргинальной оксигенацией.
Вес тела часто упускается из виду при оценке пациента до более поздних этапов его госпитализации, однако он может быть очень полезной мерой для отслеживания реакции на терапию. Масса тела должна быть определена как можно раньше во время пребывания в больнице. Измерения диуреза и суточного поступления и выхода мочи также являются полезными подтверждающими показателями, но во многих клинических практиках оказываются менее надежными.
Яремное венозное давление (JVP), безусловно, является наиболее полезным и наиболее сложным из результатов физикального обследования для отслеживания ответа на терапию у пациента с ОСН. Повышение JVP предполагает, что имеется постоянная перегрузка объемом и показан дополнительный диурез, тогда как низкий JVP предполагает, что может иметь место чрезмерное истощение объема.
Значительная трикуспидальная регургитация может затруднить интерпретацию JVP, в то время как выявление гепато-яремного рефлюкса может улучшить интерпретацию.Важное значение имеет тщательное позиционирование пациента, оптимизирующее визуализацию пульсации яремной вены и ее мениска.
Аускультация сердца может быть полезна для отслеживания наличия и тяжести дополнительных тонов сердца (S3, S4) и шумов. Исчезновение S3 и снижение интенсивности шума митральной и трикуспидальной регургитации свидетельствуют о положительном ответе на терапию за счет снижения давления и объема желудочкового наполнения.
Полевое обследование легких может отслеживать исчезновение хрипов, хрипов, плевральных выпотов и других признаков скопления, а также выявить возможные появляющиеся зоны уплотнения при наличии основной пневмонии.
Также следует контролировать разрешение периферических и центральных отеков. Перфузия конечностей также может наблюдаться у пациентов с синдромом низкого выброса.
C. Лабораторные тесты для отслеживания реакции и корректировок в управлении.
Важна серийная оценка электролитов и функции почек. Гипокалиемия, вызванная ятрогенными диуретиками, может приводить к опасным для жизни аритмиям, и ее лучше всего предотвратить с помощью адекватных добавок, а не лечить сразу после появления.Во время лечения ОСН часто наблюдается снижение функции почек. Хотя изначально предполагалось, что это связано с плохими результатами, временное снижение, похоже, не предвещает плохой прогноз.
Последовательное тестирование BNP не рекомендуется для рутинного стационарного лечения пациентов с ОСН. Серийное обследование с рентгенографией грудной клетки обычно не требуется при отсутствии новых признаков или симптомов.
D. Долгосрочное управление.
Долгосрочное ведение пациента, поступившего по поводу ОСН, направлено на решение трех основных вопросов (см. Также раздел о хронической сердечной недостаточности):
Во-первых, важно установить этиологию сердечной недостаточности, чтобы можно было принять меры для устранения потенциально обратимых причин.Некоторым пациентам с ишемической кардиомиопатией может помочь реваскуляризация; Пациенты с гипертонической кардиомиопатией должны иметь агрессивный антигипертензивный режим. Алкогольные кардиомиопатии могут исчезнуть после прекращения употребления алкоголя.
Во-вторых, определение провоцирующих факторов для эпизода ОСН и интенсивное обучение, чтобы избежать госпитализации в будущем (см. Следующий раздел).
В-третьих, оптимизация методов лечения с продемонстрированной долгосрочной пользой (см. Раздел «Хроническая сердечная недостаточность»).У пациентов с сердечной недостаточностью и сниженной фракцией выброса эти фармакологические методы лечения включают бета-адреноблокаторы, ингибиторы АПФ, возможно, блокаторы рецепторов ангиотензина, антагонисты рецепторов минералокортикоидов (спиронолактон, эплеренон), возможно, динитрат / гидралазин изосорбида и, возможно, дигоксин.
Абсолютно необходимо, чтобы эти методы лечения начинались как можно чаще во время госпитализации, а не оставались в амбулаторных условиях. Кроме того, рассмотрение и планирование аппаратной терапии, такой как сердечная ресинхронизирующая терапия (CRT) / бивентрикулярный кардиостимулятор и имплантируемый дефибриллятор (ICD), должны выполняться, если пациент все еще находится в больнице, если это необходимо.
Госпитализация по поводу ОСН — один из самых важных «обучающих моментов», и медицинским работникам настоятельно рекомендуется использовать пациента как пленную аудиторию.
E. Распространенные ошибки и побочные эффекты управления
Ведение пациентов с ОСН является сложным и индивидуальным. Однако есть и общие подводные камни:
Гипотония: большинство методов лечения ОСН может вызывать гипотензию, а развитие гипотензии в ряде исследований было связано с плохими клиническими исходами.Во избежание гипотензии следует тщательно контролировать артериальное давление (включая ортостатические измерения), центральное венозное давление (обычно при оценке JVP), массу тела, диурез и функцию почек. Если возникает артериальная гипотензия, быстро удалите провоцирующие фармакологические агенты (особенно помните о местных нитратах) и расположите пациента по мере необходимости для улучшения перфузии. У многих пациентов подъем ног обеспечивает достаточное увеличение венозного возврата для улучшения симптомов.
Ухудшение функции почек: эта проблема является наиболее неприятной для врачей, поскольку ухудшение функции почек может быть результатом недостаточного диуреза (стойкое повышение центрального венозного давления) или быть результатом чрезмерного диуреза с уменьшением объема.В этих ситуациях очень полезно иметь измерения базового уровня азота мочевины и креатинина в качестве компараторов. В конечном итоге решение о лечении будет определяться степенью перегрузки объемом, оцененной JVP и другими клиническими факторами, а также последующим ответом на терапию. Как отмечалось выше, временное снижение функции почек может не предвещать плохой прогноз, как считалось ранее, а может просто отражать реакцию на терапию.
Преждевременная выписка: рост давления с целью уменьшить продолжительность пребывания в больнице (LOS) привел к устойчивому снижению LOS для ОСН в U.С. больницы. К сожалению, это снижение LOS также было связано с увеличением числа 30-дневных повторных госпитализаций. Многие пациенты получают недостаточный диурез перед выпиской из-за стойких симптомов одышки; некоторые выписываются с планом «завершить диурез в амбулаторных условиях». Эта стратегия неэффективна для многих пациентов, которые не могут контролировать все факторы, влияющие на активный диурез ОСН. Многие центры более агрессивно лечат пациентов перед выпиской и обеспечивают раннее амбулаторное наблюдение, чтобы предотвратить раннюю повторную госпитализацию по поводу ОСН.
IV. Лечение сопутствующих заболеваний
Средний возраст больного ОСН — 70 лет; поэтому у этих пациентов, как правило, наблюдаются множественные сопутствующие заболевания в дополнение к основной причине сердечной недостаточности. Многие из этих сопутствующих заболеваний могут как вызывать, так и усугублять ОСН. Некоторые из наиболее важных сопутствующих заболеваний включают:
Фибрилляция предсердий: Фибрилляция предсердий (ФП) может быть как причиной ОСН, так и усугубляться ею. Многие пациенты обращаются с фибрилляцией предсердий (ФП) с быстрым желудочковым ответом (ЧСС> 100 ударов в минуту) с ОСН, но, как правило, лечение первоначально направлено на ОСН, поскольку желудочковая частота часто снижается по мере разрешения адренергического влечения.Однако у некоторых пациентов ФП играет более важную роль, часто с очень быстрым желудочковым ответом (обычно> 140 ударов в минуту). У этих пациентов контроль частоты сердечных сокращений важен и может быть сложной задачей.
У пациентов с сохраненной фракцией выброса часто эффективны бета-адреноблокаторы и блокаторы кальциевых каналов. У пациентов со сниженной фракцией выброса следует избегать применения блокаторов кальциевых каналов, действующих на атриовентрикулярный узел, таких как дилтиазем и верапамил, из-за их отрицательных инотропных свойств.Дигоксин, бета-адреноблокаторы и амиодарон часто используются при ОСН с пониженной фракцией выброса. Хотя всегда необходимо учитывать риск тромбоэмболических событий, если пациент действительно гемодинамически нестабилен из-за ФП с высокой частотой желудочков, электрическая кардиоверсия остается важным вариантом.
Острые коронарные синдромы (ОКС): от 15% до 50% пациентов с ОСН имеют уровни тропонина выше установленного верхнего предела нормы, и многие пациенты имеют сопутствующее заболевание коронарной артерии.У большинства этих пациентов уровень тропонинов снижается при лечении ОСН.
У любого пациента с ОСН важно рассмотреть возможность диагностики ОКС с помощью ЭКГ для оценки ишемии / инфаркта миокарда. Лечение ОКС и ОСН может быть дополнительным, например нитратами (которые могут улучшить одышку, снизить потребность миокарда в кислороде, улучшить коронарный кровоток и уменьшить агрегацию тромбоцитов), или дополнительными, например, гепарином или другими антикоагулянтными методами лечения.
Хроническая обструктивная болезнь легких (ХОБЛ): обострения ХОБЛ могут проявляться признаками и симптомами, очень похожими на ОСН, а также могут спровоцировать приступ ОСН. Хотя многие пациенты в конечном итоге получают кортикостероиды, антибиотики и диуретики, осторожное использование диагностических тестов, таких как физикальное обследование с оценкой JVP, BNP и рентгенография грудной клетки, может уменьшить необходимость таких неизбирательных подходов.
Почечная недостаточность: у пациентов с почечной недостаточностью, о чем свидетельствует повышенный креатинин (т.е.е.,> 3,0 мг / дл) следует рассмотреть возможность отказа от приема ингибиторов АПФ, БРА и антагонистов минералокортикоидных рецепторов (спиронолактон, эплеренон). При почечной недостаточности дозу диуретиков необходимо повышать с удвоением начальных доз до достижения диуретического эффекта или до возникновения опасений по поводу токсичности.
V. Меры безопасности и качества пациентов
A. Соответствующая профилактика и другие меры для предотвращения реадмиссии.
Эпизод ОСН часто можно рассматривать как нарушение амбулаторного лечения ЗСН.Совершенно необходимо, чтобы это признание рассматривалось как возможность предотвратить будущие декомпенсации посредством активного обучения; раздаточные материалы и контрольные списки без индивидуальных инструкций редко бывают эффективными. Это образование должно включать, но не ограничиваться, инструктаж по:
Низкосолевые диеты и диеты для похудания (при необходимости)
Ежедневное использование весов и механизма для регистрации веса тела, включая инструкции по конкретным действиям, которые необходимо предпринять в случае изменения веса тела (см. Ниже)
Самотитрование диуретиков у соответствующих пациентов.Например, если вес увеличивается на 3–5 фунтов по сравнению с исходным уровнем, удвойте дозу мочегонного средства в течение 3–5 дней. Если масса тела вернется к исходному уровню, возобновите предыдущую дозу диуретиков. Если возникают симптомы гипотонии, примите диуретики, а если симптомы гипотонии не исчезнут, позвоните врачу. Если вес не улучшается, усиливаются симптомы одышки или другие симптомы заложенности носа, позвоните врачу.
Программы ведения хронической сердечной недостаточности, если таковые имеются
Программа физических упражнений или реабилитации
Другие проблемы, связанные со здоровьем, например отказ от курения
Б.Какие доказательства для конкретных рекомендаций по ведению и лечению?
Есть три основных руководства, касающихся лечения пациентов с острой сердечной недостаточностью:
Линденфельд, Дж., Альберт, Нью-Мексико, Бёмер, Дж. П. «Комплексное практическое руководство HFSA 2010 по сердечной недостаточности». J Card Fail. т. 16. 2010. С. e1-194. (Раздел, посвященный AHF, доступен в Интернете (http://www.heartfailureguideline.org/12_acute_decompensated_hf/28) и обновляется.)
Хант, SA, Абрахам, WT, Чин, MH. «Обновление, сфокусированное на 2009 году, включено в рекомендации ACC / AHA 2005 по диагностике и лечению сердечной недостаточности у взрослых: отчет Фонда Американского колледжа кардиологов / Американской кардиологической ассоциации по практическим рекомендациям, разработанный в сотрудничестве с Международным обществом сердца. и трансплантация легких ». J Am Coll Cardiol. т. 53. 2009. pp. E1-e90. (Раздел AHF (e47-e52) был новым дополнением к этому набору руководящих принципов.)
МакМюррей, Дж. Дж., Адамопулос, С., Анкер, SD. «Рекомендации ESC по диагностике и лечению острой и хронической сердечной недостаточности 2012 г .: Целевая группа Европейского общества кардиологов 2012 г. по диагностике и лечению острой и хронической сердечной недостаточности. Разработано в сотрудничестве с Ассоциацией сердечной недостаточности (HFA) ESC ». Eur Heart J. 2012. (В 2005 году у ESC был независимый набор руководящих принципов для AHF, которые были включены в документы 2008 и 2012 годов и обновлены в них.
Следует отметить, что данные клинических испытаний, на которых основаны эти рекомендации, очень ограничены. Тем не менее, есть несколько центральных статей, которые информируют о текущей практике и перспективах, краткая выборка которых сопровождается аннотациями:
Fonarow, GC, Corday, E. «Обзор остро декомпенсированной застойной сердечной недостаточности (ADHF): отчет из реестра ADHERE». Heart Fail Rev. vol. 9. 2004. С. 179–85.
Георгиаде, М, Панг, ПС.«Синдромы острой сердечной недостаточности». J Am Coll Cardiol. т. 53. 2009. С. 557-73. (Реестр ADHERE предоставил важную информацию об эпидемиологии острой сердечной недостаточности в США, а статья Георгиаде и Панга представляет собой общий обзор этой области.)
Damman, K, van Deursen, VM, Navis, G, Voors, AA, van Veldhuisen, DJ, Hillege, HL. «Повышенное центральное венозное давление связано с нарушением функции почек и смертностью у широкого круга пациентов с сердечно-сосудистыми заболеваниями». J Am Coll Cardiol. т. 53. 2009. С. 582-8.
Mullens, W., Abrahams, Z, Francis, GS. «Важность венозного застоя для ухудшения функции почек при запущенной декомпенсированной сердечной недостаточности». J Am Coll Cardiol. т. 53. 2009. С. 589–96. (Эти две статьи демонстрируют важную роль повышения центрального венозного давления в ухудшении функции почек при сердечно-сосудистых заболеваниях в целом и, в частности, при острой сердечной недостаточности. Следует отметить, что это практически не связано с изменениями сердечного выброса.)
Гельман С, Мушлин ПС. «Катехоламин-индуцированные изменения внутреннего кровообращения, влияющие на системную гемодинамику». Анестезиология. т. 100. 2004. pp. 434-9.
Cotter, G, Metra, M, Milo-Cotter, O, Dittrich, HC, Gheorghiade, M. «Перегрузка жидкостью при острой сердечной недостаточности — перераспределение и другие механизмы, помимо накопления жидкости». Eur J Heart Fail. т. 10. 2008. С. 165-9.
Fallick, C, Sobotka, PA, Dunlap, ME. «Симпатически опосредованные изменения емкости: перераспределение венозного резервуара как причина декомпенсации». Тираж. Сердечная недостаточность. т. 4. 2011. С. 669–75. (Эти статьи суммируют принцип и подтверждающие доказательства того, что нейрогормональные и симпатические сдвиги внутрисосудистого объема венозной системы могут способствовать декомпенсации острой сердечной недостаточности.)
Павлин, WF, Де Марко, Т, Фонаров, GC. «Сердечный тропонин и исходы при острой сердечной недостаточности». N Engl J Med. т. 358. 2008. С. 2117-26.
Коциол, Р.Д., Панг, П.С., Георгиад, М., Фонаров, Г.К., О’Коннор, К.М., Фелкер, Г.М.«Повышение уровня тропонина в распространенности сердечной недостаточности, механизмы и клинические последствия». J Am Coll Cardiol. т. 56. 2010. С. 1071-8.
О’Коннор, К.М., Фьюзат, М., Ломбарди, К. «Влияние серийного высвобождения тропонина на исходы у пациентов с острой сердечной недостаточностью: анализ из пилотного исследования PROTECT». Circ Heart Fail. т. 4. 2011. С. 724-32. (В этих статьях приводятся некоторые доказательства того, что острая сердечная недостаточность связана с продолжающимся повреждением миокарда, которое связано с плохими результатами.)
Maisel, AS, Krishnaswamy, P, Nowak, RM. «Быстрое измерение натрийуретического пептида B-типа в экстренной диагностике сердечной недостаточности». N Engl J Med. т. 347. 2002. С. 161-7.
Мюллер, С., Шолер, А., Лауле-Килиан, К. «Использование натрийуретического пептида B-типа в оценке и лечении острой одышки». N Engl J Med. т. 350. 2004. С. 647-54. (Эти два ранних исследования установили способность анализов натрийуретического пептида B-типа помогать в диагностике пациентов с одышкой.Мюллер и его коллеги продемонстрировали, что пациенты, которых лечили врачи, у которых был доступ к ранним измерениям BNP, имели более короткую продолжительность пребывания без увеличения повторной госпитализации, что предполагает более быстрое лечение сердечной недостаточности. Полезность раннего измерения BNP (либо через BNP, либо через nt-proBNP) хорошо известна, хотя убедительных доказательств, подтверждающих серийные измерения в стационаре, нет.)
Ганди, С.К., Пауэрс, Дж. К., Номейр, А. М.. «Патогенез острого отека легких, ассоциированного с гипертонией». N Engl J Med. т. 344. 2001. С. 17–22. (Хотя эхокардиограмма может быть наиболее полезным единственным диагностическим тестом у пациентов с сердечной недостаточностью, ее полезность в острых случаях неясна. В этом очень небольшом исследовании с участием 38 пациентов, поступивших с острым отеком легких и систолическим артериальным давлением выше 160 мм рт. не было значительных изменений на эхокардиограмме, полученной при обращении и после лечения.)
Современные терапевтические подходы: Эти статьи предоставляют некоторую доказательную базу для современных методов лечения острой сердечной недостаточности.
Cotter, G, Metzkor, E, Kaluski, E. «Рандомизированное испытание высоких доз изосорбида динитрата плюс низкие дозы фуросемида по сравнению с высокими дозами фуросемида плюс низкие дозы изосорбида динитрата при тяжелом отеке легких». Ланцет. т. 351. 1998. С. 389–93. (Это элегантное небольшое исследование с участием 110 пациентов продемонстрировало важность вазодилататоров в лечении ОСН. Пациенты с застойной сердечной недостаточностью и тяжелым отеком легких, рандомизированные для приема высоких доз нитратов, имели меньшую потребность в искусственной вентиляции легких и уменьшение инфаркта миокарда по сравнению с теми, кто получал высокие дозы диуретиков.)
Mullens, W., Abrahams, Z, Francis, GS. «Нитропруссид натрия при тяжелой сердечной недостаточности с низким выбросом». J Am Coll Cardiol. т. 52. 2008. С. 200-7. (Наблюдательное исследование, показывающее, что нитропруссид может иметь положительные эффекты даже у пациентов с развитой сердечной недостаточностью с низким выбросом.)
«Внутривенное введение несиритида по сравнению с нитроглицерином для лечения декомпенсированной застойной сердечной недостаточности: рандомизированное контролируемое исследование». JAMA. т. 287. 2002. С. 1531-40.
О’Коннор, К.М., Старлинг, Р.С., Эрнандес, А.Ф. «Эффект несиритида у пациентов с острой декомпенсированной сердечной недостаточностью». N Engl J Med. т. 365. 2011. С. 32-43. (Исследование VMAC было первым крупным рандомизированным исследованием несиритида, которое продемонстрировало его эффективность в улучшении гемодинамики и одышки. Из-за опасений относительно потенциального увеличения почечной дисфункции и смертности в исследование ASCEND-HF было включено более 7000 пациентов, и не было продемонстрировано значительного увеличения числа пациентов. почечная дисфункция или смертность, хотя также не было продемонстрировано клинически значимого улучшения одышки.)
Фелкер, GM, Ли, KL, Бык, DA. «Диуретические стратегии у пациентов с острой декомпенсированной сердечной недостаточностью». N Engl J Med. т. 364. 2011. С. 797-805. (DOSE было относительно небольшим испытанием с инновационным факторным дизайном, в котором изучались относительные преимущества высокой дозы по сравнению с низкой дозой и болюсной дозы по сравнению с непрерывной инфузией внутривенных диуретиков у пациентов с ОСН. Существенных различий между группами лечения не выявлено, хотя стратегия высоких доз имела тенденцию для обеспечения большего диуреза, более раннего и лучшего облегчения симптомов за счет преходящего ухудшения почечной функции.)
Кафф, М.С., Калифф, Р.М., Адамс, К.Ф. «Кратковременное внутривенное введение милринона при обострении хронической сердечной недостаточности: рандомизированное контролируемое исследование». JAMA. т. 287. 2002. pp. 1541-7.
Фелкер, GM, Бенза, Р.Л., Чандлер, AB. «Этиология сердечной недостаточности и ответ на милринон при декомпенсированной сердечной недостаточности: результаты исследования OPTIME-CHF». J Am Coll Cardiol. т. 41. 2003. pp. 997–1003. (Эти две статьи взяты из отчета рандомизированного плацебо-контролируемого исследования OPTIME-CHF о влиянии милринона на пациентов с ОСН.Милринон не улучшил клинические исходы, но привел к усилению симптоматической гипотензии и новым предсердным аритмиям с тенденцией к увеличению смертности, особенно у пациентов с сердечной недостаточностью ишемической этиологии. Это и другие исследования подтверждают идею о том, что инодилататоры, такие как милринон и добутамин, должны быть зарезервированы для пациентов с тяжелыми синдромами низкого выброса из-за их неблагоприятных побочных эффектов.)
Грей, А, Гудакр, С, Ньюби, Делавэр, Массон, М, Сэмпсон, Ф, Николл, Дж.«Неинвазивная вентиляция при остром кардиогенном отеке легких». N Engl J Med. т. 359. 2008. С. 142–51. (Исследование 3CPO продемонстрировало, что раннее вмешательство с неинвазивной вентиляционной поддержкой, такой как постоянное положительное давление в дыхательных путях (CPAP) или неинвазивная прерывистая вентиляция с положительным давлением (NIPPV), привело к более быстрому улучшению симптоматики и метаболизма, но не привело к краткосрочному улучшению выживаемости. В США вентиляция, вероятно, используется недостаточно, по сравнению с Европой.)
C. Коды DRG и ожидаемая продолжительность пребывания.
НЕТ
Copyright © 2017, 2013 ООО «Поддержка принятия решений в медицине». Все права защищены.
Ни один спонсор или рекламодатель не участвовал, не одобрял и не платил за контент, предоставляемый Decision Support in Medicine LLC. Лицензионный контент является собственностью DSM и защищен авторским правом.
.


